Какой пульс считается нормальным у человека?
По тому, сколько сокращений совершает наше сердце в течение одной минуты, можно узнать, насколько мы здоровы. Например, частое сердцебиение может сигнализировать о том, что у человека появились проблемы с нервной системой и иммунитетом. Если же пульс человека упал, это может быть симптомом повышенного внутричерепного давления, переохлаждения или отравления. Многие врачи считают, что в состоянии покоя сердце здорового человека совершает 60-80 ударов в минуту. Но результаты проведенного американскими учеными исследования показали, что все это время доктора могли серьезно ошибаться и не замечать у пациентов признаков развития серьезных болезней.
Ранее считалось, что сердце человека совершает 60-80 ударов в минуту
О новом открытии ученых из США было написано в научном журнале PLOS ONE. В рамках научной работы исследователи изучили данные о сердечном ритме как минимум 92 тысяч человек. Всех их объединял средний возраст в районе 46 лет и что они на протяжении года носили браслет для отслеживания частоты сердечных сокращений. Как оказалось, «нормальная» частота сердечных сокращений у разных людей может отличаться. Если для одного человека 60 ударов в минуту является нормой, то для другого такой сердечный ритм может быть сигналом к развитию сердечно-сосудистых заболеваний.
Как оказалось, «нормальная» частота сердечных сокращений у разных людей может отличаться. Если для одного человека 60 ударов в минуту является нормой, то для другого такой сердечный ритм может быть сигналом к развитию сердечно-сосудистых заболеваний.
Повышенная частота сердцебиения называется тахикардией, а пониженная — брадикардией.
Сколько ударов в минуту совершает человеческое сердце?
В ходе изучения данных 92 тысяч участников исследования выяснилось, что частота сердечного ритма у людей колеблется между 40 и 109 ударами в минуту. Ученых сильно удивил настолько большой диапазон частоты сердцебиения людей. В ходе дальнейшей работы оказалось, что сердце мужчин совершает от 50 до 80 ударов в минуту, а у женщин — от 53 до 82 ударов в минуту.
Читайте также: 10 научных вопросов, на которые каждый должен знать ответ
По словам ученых, на частоту сердцебиения могут влиять такие факторы как возраст, масса тела и наличие вредных привычек вроде чрезмерного употребления алкоголя и курения. В некоторые моменты у людей наблюдаются резкие перемены в частоте ударов и особенно это актуально для женщин. По мнению ученых, это связано с гормональными изменениями, которые происходят в течение каждого месяца. Также изменения в частоте сердцебиения были замечены в разные сезоны года. Например, в январе сердца людей бьются чаще, чем в июне.
В некоторые моменты у людей наблюдаются резкие перемены в частоте ударов и особенно это актуально для женщин. По мнению ученых, это связано с гормональными изменениями, которые происходят в течение каждого месяца. Также изменения в частоте сердцебиения были замечены в разные сезоны года. Например, в январе сердца людей бьются чаще, чем в июне.
У каждого человека может быть своя «норма» сердечного ритма
В конечном итоге ученые заключили, что такого понятия как «нормальное сердцебиение» может вообще не существовать. Получается, что когда лечащий врач видит, что количество сердечных сокращений пациента составляет 70 ударов в минуту и называет его здоровым — он может сильно ошибаться. Как и говорилось выше, для одних людей 60-80 ударов в минуту действительно могут быть показателем нормального сердцебиения, но другим людям из-за особенностей организма может быть необходим более интенсивный ритм сердца.
Согласны ли вы с предположением ученых? Своим мнением можно поделиться в комментариях или в нашем Telegram-чате.
Кстати, на нашем сайте очень много материалов на тему здоровья сердечно-сосудистой системы. Например, в сентябре 2019 года мы писали о том, как дневной сон может повлиять на здоровье сердца. Но еще более интересным материалом мы считаем статью о симптомах перед внезапной остановкой сердца. Рекомендуем к прочтению!
Опасный для жизни пульс назвали исследователи
ЗдоровьеПолучить короткую ссылку
5424487236
Эксперты отметили, что высокая частота сердечных сокращений в среднем возрасте повышает риск преждевременной смерти вдвое.
Какой пульс опасен для жизни, рассказали исследователи из Гетеборгского университета. Результаты их работы опубликованы в журнале Open Heart.
Эксперты отметили, что высокая частота сердечных сокращений в среднем возрасте повышает риск преждевременной смерти вдвое.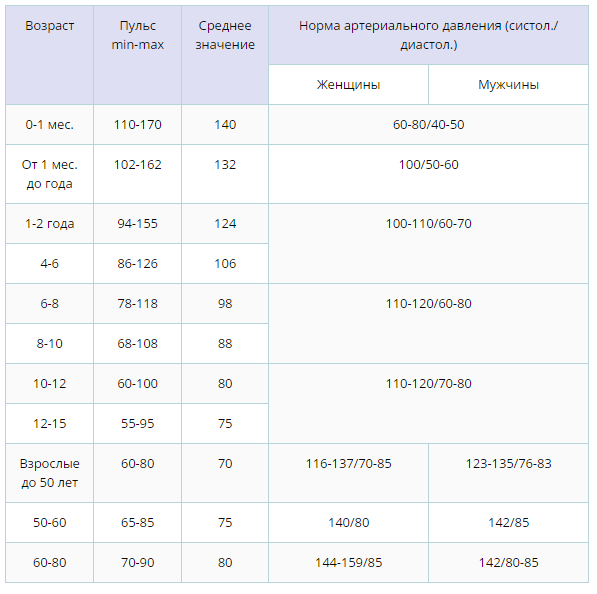 Точных причин такой связи они пока назвать не смогли, но по их мнению, контроль за изменением пульса помогает узнать, насколько высок риск развития сердечно-сосудистых заболеваний.
Точных причин такой связи они пока назвать не смогли, но по их мнению, контроль за изменением пульса помогает узнать, насколько высок риск развития сердечно-сосудистых заболеваний.
Ученые из Швеции провели исследование и выяснили: если в состоянии покоя у человека среднего возраста пульс равен 75 ударам в минуту, то у него в два раза повышается риск ранней смерти от разных заболеваний.
Эксперты напомнили, что частота сердечных сокращений разная в различном возрасте. Так, в 40-50 лет норма – 65-90 ударов в минуту, у людей старше 51 года – 60-90 ударов в минуту.
Известно, что небольшой пульс (в пределах нормы, конечно) свидетельствует о хорошей физической подготовке и нормальном состоянии сердечно-сосудистой системы.
Болезни сердца и сосудов, по словам исследователей, – это главная причина смерти среди населения среднего и пожилого возраста.
Ученые решили выяснить, как изменение ЧСС влияет на здоровье и может ли она быть связана с риском ранней смерти. Эксперимент проводили в 1993 году, в нем участвовали 798 шведов, родившихся в 1943 году. Они ответили на вопросы в анкете и обследовались.
Они ответили на вопросы в анкете и обследовались.
Испытуемых разделили на четыре группы по ЧСС: 55 и менее, 56-65 , 66-75 и свыше 75 ударов в минуту.
Затем добровольцев, которые еще были живы, вновь обследовали в 2003-м и 2014-м (654 и 536 человек соответственно).
В итоге за время наблюдения 119 мужчин умерли до 71 года, у 237 были сердечно-сосудистые заболевания и у 113 – ишемическая болезнь сердца. С 2003 года у 111 участников эксперимента пульс увеличился, у 205 был прежним, а у 338 – снизился.
Исследователи пришли к выводу, что ЧСС более 75 ударов в минуту была связана с ростом риска смерти от любых причин вдвое, если сравнить с пульсом 55 ударов в минуту и ниже.
Какой пульс считается нормой у детей?
Нормой пульса у новорожденных считается 120-140 ударов, но это значение всегда меняется и зависит даже от срока рождения малыша. Норма детей раннего возраста может быть от 94-154. Норма для дошкольников в возрасте 5-6 лет — 106 ударов. Если говорить о школьниках, то показатель сердцебиения для них колеблется в промежутке между 63-95 ударов. У подростков — от 60 до 90.
У подростков — от 60 до 90.
Какой пульс считается нормой у женщин?
Норма пульса у женщины любого возраста варьируется в пределах от 60 до 90 ударов в минуту. Но не стоит забывать, что это общее правило, и в зависимости от индивидуальных особенностей, эмоций, положения тела и других, пульс может быть иным.
Какой пульс нормой у мужчин?
Ориентиром нормального пульса для взрослого мужчины считается значения от 60 до 80. Такой пульс — норма для человека, который находится в состоянии покоя, а также не страдает от болезней сердца и сосудов. Эти цифры могут меняться во время стресса, физической активности и даже из-за смены погоды.
Как правильно измерить пульс?
Как правило, пульс измеряется при помощи трех пальцев: указательного, среднего и безымянного. Положите пальцы на одной линии запястья, на радиальной артерии. Слегка надавите и ощутите пульсацию. Каждый из трех пальцев должен отчетливо прочувствовать пульсирующую волну. После чуть уменьшите давление, чтобы почувствовать движение и просчитать пульс.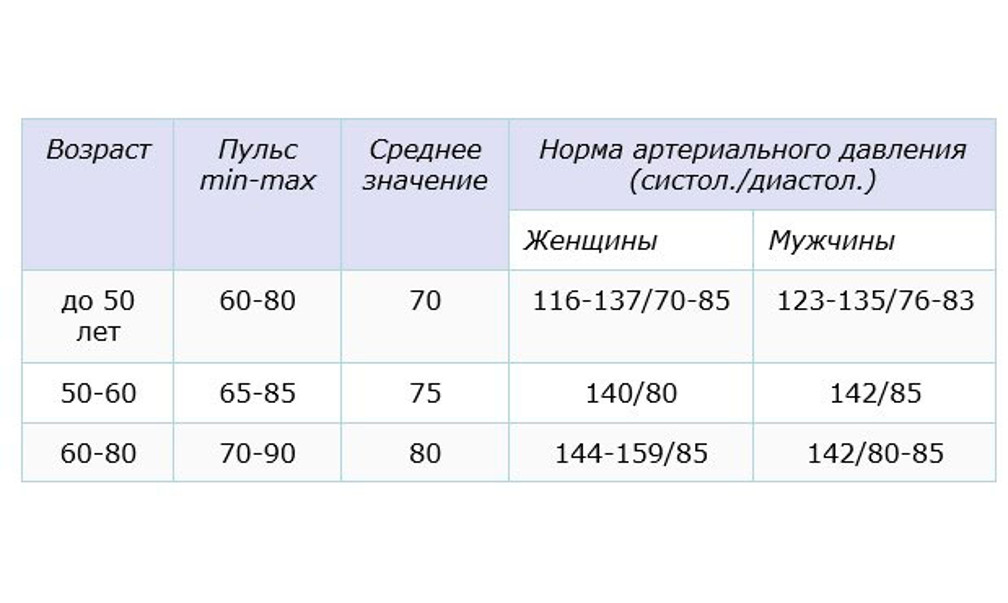
Какой пульс при коронавирусе?
По сообщениям американских исследователей, о заражении COVID-19 может свидетельствовать высокий пульс (больше 100 ударов в минуту), а также нерегулярная частота сердечных сокращений.
Читайте также:
Самое интересное ищите в нашем канале на Яндекс.Дзен, а самое важное на нашем канале в Telegram
Нормы пульса по возрастам. Таблица значений для мужчин и женщин
Пульс – это значительный биологический маркер, благодаря которому можно сделать первичную диагностику и оценку работы сердца и состояния человека. Человеческое сердце является одним из важнейших органов, которое состоит из мышечной ткани и перекачивает кровь во время ритмичных сокращений.
Известно, что длительность одного сокращения приблизительна равно одной секунде. Ниже будут рассмотрены средние значения пульса по возрасту в таблице.
Виды пульса
Ученые и медики выделяют три вида пульса:
- Артериальный, который показывает ритм сокращений стенок артерий и является основой индикатором здоровья человека;
- Венозный.
 Прощупывается на крупных венах в области сердца;
Прощупывается на крупных венах в области сердца; - Капиллярный – появляется в зависимости от наличия определенных проблем со здоровьем. Для его проверки необходимо надавить на ноготь и оценить интенсивность окраски кожи.
Стоит отметить, что сердцебиение по возрасту может иметь значительные отличия и особенности.
Как измерить пульс
Конечно, сегодня существует множество приборов и гаджетов, которые помогают измерить сердцебиение. Однако, существуют экстремальные ситуации, когда правильная оценка сердечных сокращений может спасти человеческую жизнь.
Наиболее точные показатели будут при измерении показателя на лучевой артерии, ведущей к мышцам предплечья (на руке в области запястья).
Самым быстрым способом является экспресс-измерение, когда считается количество сердцебиений за 15 секунд и результат умножается на 4.
Стоит помнить, что самым точным измерением будет в положении лежа, в сидячем положении биение сердца будет чуть выше, а в положении стоя – максимальным (в спокойном состоянии).
Особенности пульса по возрастам
Вся сердечно-сосудистая система увеличивается и растет вместе с возрастом человека. Таким образом, для прокачки равного объема крови сердце ребенка должно сократиться большее количество раз чем сердце пожилого человека.
Кроме того, нормальное биение сердца по возрасту может отличаться, его значения также могут быть различными в зависимости от гендерной принадлежности. Так, пульс по возрастам у мужчин будет значительно ниже. Женское сердце значительно меньше по своему размеру, чем мужское. К тому же, постоянные гормональные колебания обуславливают большее количество ударов.В таблице мы рассмотрим нормы пульса у человека по возрастам (в состоянии покоя).
Таблица — «Норма пульса по возрастам у человека»
| Возраст человека | Женщины (ударов минуту) | Мужчины (ударов минуту) |
| до 18 | от 80 до 100 | от 70 до 90 |
| 18-30 лет | от 7 до 85 | от 65 до 80 |
| 31-40 лет | от 65 до 85 | от 60 до 80 |
| 41-50 лет | от 65 до 85 | от 60 до 80 |
| 51-60 лет | от 70 до 95 | от 65 до 90 |
| 61-70 лет и старше | от 65 до 95 | от 60 до 90 |
В таблице приведены верхние и нижние границы нормального пульса по возрасту. Оптимальным показателем будет медиана, то есть среднее значение. Например, если нормальное значение 60-70, то 65 ударов в минуту будет оптимальным значением.
Оптимальным показателем будет медиана, то есть среднее значение. Например, если нормальное значение 60-70, то 65 ударов в минуту будет оптимальным значением.
Таким образом, нормальный пульс по возрасту отличается у мужчин и женщин в связи с особенностями строения и функционирования тела и является одним из базовых показателей для оценки здоровья человека.
Сколько ударов в минуту должно биться сердце
Сколько ударов в минуту должно биться сердце
Содержание:
- Факторы влияния на пульс человека
- Норма пульса
- Интересные факты о влиянии на частоту пульса внешних условий
Считается что частота сердечных сокращений (ЧСС) и пульс являются одинаковыми понятиями. Но это не совсем так. ЧСС показывает сокращения в минуту нижних отделов сердца, его желудочков, а частота пульса – это количество расширений артерии в момент выброса из сердца крови.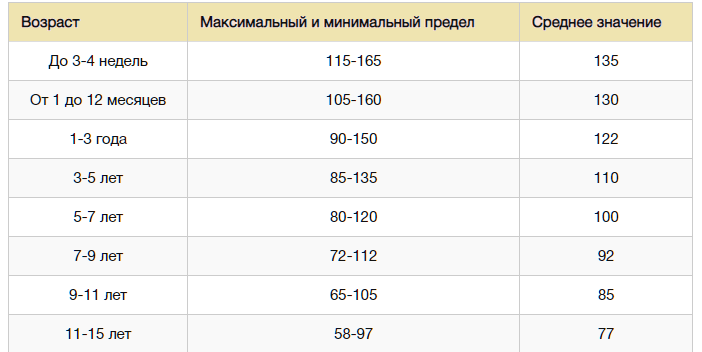 При прохождении по сосудам, кровь создаёт выпуклость в артериях, которую можно определить на ощупь и, приложив два пальца к запястью или шее, проверить количество ударов в минуту. Соответствие величины ЧСС и частоты пульса могут быть только у здоровых людей.
При прохождении по сосудам, кровь создаёт выпуклость в артериях, которую можно определить на ощупь и, приложив два пальца к запястью или шее, проверить количество ударов в минуту. Соответствие величины ЧСС и частоты пульса могут быть только у здоровых людей.
- После приёма пищи, особенно горячей или насыщенной белками;
- После приёма лекарств или большого количества жидкости;
- Во время физических нагрузок или сна;
- Во время эмоционального напряжения – испытания чувства страха, волнения, гнева;
- При длительном нахождении в душном помещении, переутомлении;
- В зависимости от положения тела – стоя, сидя, лёжа;
- При повышении температуры тела до 37 градусов – отравление, простуда, вирусное поражение организма, воспалительные процессы;
- При резком изменении атмосферного давления;
- При ослаблении сердечной мышцы и других болезнях связанных с нарушением сердечно-сосудистой системы;
- Во время гормональной перестройки организма;
- Наследственность;
Сбой работы сердечно-сосудистой системы становится причиной головной боли, слабости, беспричинной утомляемости, необоснованного напряжения.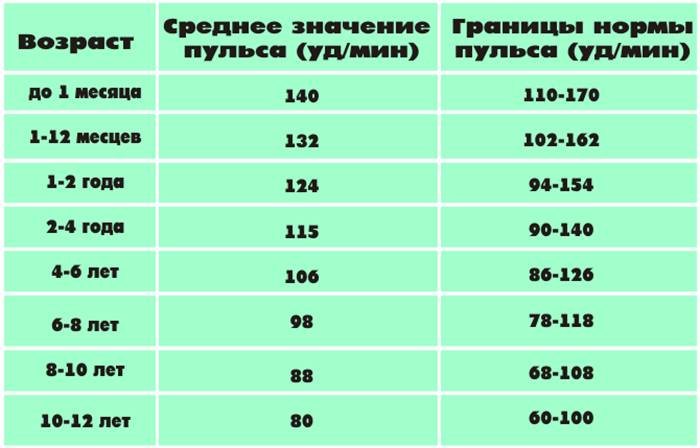
Хорошим признаком является замедленный пульс. Это говорит о способности сердца перекачивать необходимое количество крови за минимальное число сокращений. Происходит это и со спящим человеком, который потребляет во время сна меньший объём питательных элементов и кислорода. С каждым прожитым годом сердце изнашивается, слабеют мышцы, и увеличивается пульс. Обычно его показатель соответствует возрасту человека. Например, при достижении восьмидесяти лет нормой считается пульс, соответствующий восьмидесяти ударам в минуту.
Исследования сердечной тональности с помощью компьютерных технологий, дало возможность учёным глубже проникнуть в тайны сердца. Было обнаружено, что сердцебиение здорового человека либо ускоренное, либо с некоторым запаздыванием, в то время как сердечный ритм пациента с предынфарктным состоянием – идеален. Это открытие позволяет выявить предрасположенность к сердечно-сосудистым заболеваниям на более ранних стадиях.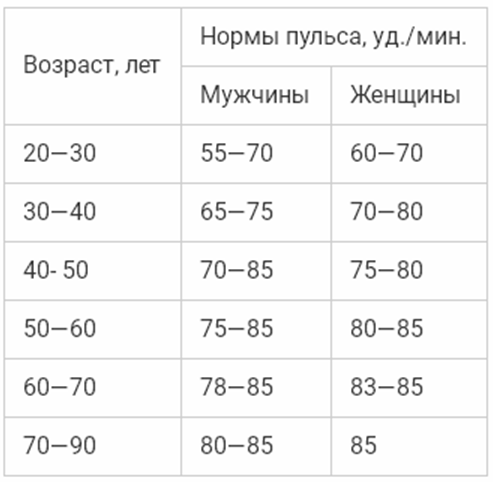
У младенцев пульс в два раза выше пульса взрослого человека и составляет до 140 ударов в минуту. Но уже в течение первого года жизни пульс постепенно сокращается и к шести годам равняется ста ударам в минуту. К возрасту 18-20 лет пульс выравнивается и приобретает своё нормальное состояние – от 60 до 80 ударов в минуту.
Интересные факты о влиянии на частоту пульса внешних условийИнститут клинической кардиологии проводил эксперименты по изучению причин вызывающих сбои в кровеносной системе. Лабораторные кролики на протяжении 70 дней были ограничены в движении. Это привело к атрофии их мышечных волокон (миофибрилл), уменьшению просвета сосудов, увеличению капиллярных стенок и нарушению межклеточных связей, что незамедлительно отразилось на частоте пульса. Просмотр добровольцами фильма с грустным сюжетом сократил на 35% объём тока в крови, а комедии – увеличил на 22%. Ежедневное употребление чёрного шоколада на 14% увеличивает работоспособность кровеносной системы человека.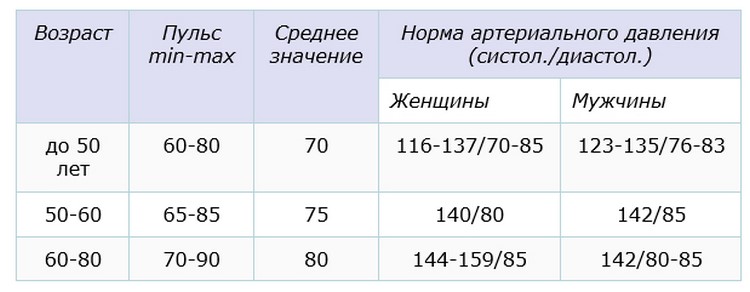
Возврат к списку
Тахикардия
Тахикардия: причины появления, основные симптомы и признаки, современные методы диагностики и лечения
Тахикардия — это увеличение частоты сердечных сокращений, которое может быть нормальной реакцией организма на физическую нагрузку, стресс, высокую температуру тела, либо является симптомом некоторых заболеваний сердца, легких, щитовидной железы и т.д.
Основные проявления тахикардии это: ощущение частого пульса, перебоев в работе сердца, головокружение, слабость и пр. В зависимости от того, какие симптомы сопровождают тахикардию можно предположить причину ее возникновения.
Для уточнения причины тахикардии используются следующие методы диагностики: электрокардиограмма, УЗИ сердца, анализ крови на гормоны и др.
Лечение тахикардии зависит от причины ее развития.
Какова частота сердечных сокращений в норме?
Для того чтобы определить частоту сердечных сокращений, измерьте свой пульс. Частоту пульса следует измерять в течение одной минуты, в спокойном эмоциональном и физическом состоянии, не ранее чем через 2 часа после последнего приема пищи, в положении сидя или лежа.
Частоту пульса следует измерять в течение одной минуты, в спокойном эмоциональном и физическом состоянии, не ранее чем через 2 часа после последнего приема пищи, в положении сидя или лежа.
Понятие «нормального» пульса крайне индивидуально и зависит от возраста человека, его телосложения, массы тела, физической формы, типа питания и т.д. Так, у спортсменов частота сердечных сокращений может составлять до 40 ударов в минуту, и это считается вариантом нормы.
Согласно Американской Ассоциации Кардиологов для взрослого человека считается нормальной частота пульса от 50 до 100 ударов в минуту.
Таким образом, тахикардия — это состояние, когда частота пульса превышает 100 ударов в минуту.
Как понять когда тахикардия является нормой, а когда симптомом заболевания?
У здорового человека частота сердечных сокращений может повышаться в различных ситуациях, например, во время физической активности (бега, плавания, быстрой ходьбы и т. д.), эмоциональных стрессов (радость, огорчение, гнев и т.д.), при чувстве боли, в душных помещениях и т.д.
д.), эмоциональных стрессов (радость, огорчение, гнев и т.д.), при чувстве боли, в душных помещениях и т.д.
Итак, в каких случаях тахикардия не является признаком заболевания?
- Тахикардия возникла после физической нагрузки, эмоционального стресса, в душном помещении. Учащенное сердцебиение также наблюдается при повышении температуры тела: как правило, при увеличении температуры тела на 1 градус частота сердцебиений увеличивается на 10 ударов в минуту.
- Во время тахикардии у здорового человека нет таких симптомов, как одышка, боли в области сердца, головокружение, потемнение в глазах, обморок и т.д.
- Частота сердечных сокращений не превышает максимальную для вашего возраста. Для того чтобы определить максимальную частоту сердечных сокращений, отнимите от 220 ваш возраст в годах (так например, для человека 40 лет максимальный пульс не должен превышать 180 в минуту).
- Частота сердечных сокращений самостоятельно приходит в норму через некоторое время после устранения нагрузки.
 Для нормализации пульса здоровому человеку требуется не более 5 минут.
Для нормализации пульса здоровому человеку требуется не более 5 минут.
Симптомы и признаки тахикардии
Если тахикардия является признаком какого-либо заболевания, то она обычно вызывает появление следующих симптомов:
- Ощущение перебоев, «провалов» в работе сердца.
- Одновременно с тахикардией возникает головокружение и потемнение в глазах, связаные с нарушением кровоснабжения мозга. Иногда тахикардия может привести к обмороку.
- Одышка — ощущение нехватки воздуха при незначительной физической нагрузке или в покое.
- Боли в груди и области сердца могут сопровождать приступ тахикардии при некоторых заболеваниях (например, при вегето-сосудистой дистонии).
Причины «патологической» тахикардии
Существует множество причин тахикардии: это заболевания сердца, нервной, эндокринной системы, опухоли, инфекции и т.д. Сочетание тахикардии с другими симптомами может предположительно указать на причину тахикардии. Тем не менее, уточнить диагноз может только врач-терапевт или кардиолог после специальных обследований.
Тем не менее, уточнить диагноз может только врач-терапевт или кардиолог после специальных обследований.
Приступы учащенного сердцебиения, сопровождающиеся головокружением, потемнением в глазах, потерей сознания, одышкой, слабостью, тошнотой и болями в груди
Такая комбинация симптомов указывает на возможное наличие пароксизмальной тахикардии. Пароксизмальная тахикардия — это заболевание, которое проявляется внезапными приступами учащенного сердцебиения. Приступы этого заболевания могут быть спровоцированы курением, употреблением кофе, алкоголя, наркотиков и некоторых лекарств.
В зависимости от того, в какой части сердца появился источник, посылающий импульсы к частому сокращению сердца, различают наджелудочковую (если импульсы возникают в предсердиях сердца) и желудочковую (если импульсы возникают в желудочках сердца) тахикардию. Уточнить тип тахикардии позволяет электрокардиография (ЭКГ). Клинически (то есть только на основании симптомов) тип тахикардии уточнить невозможно .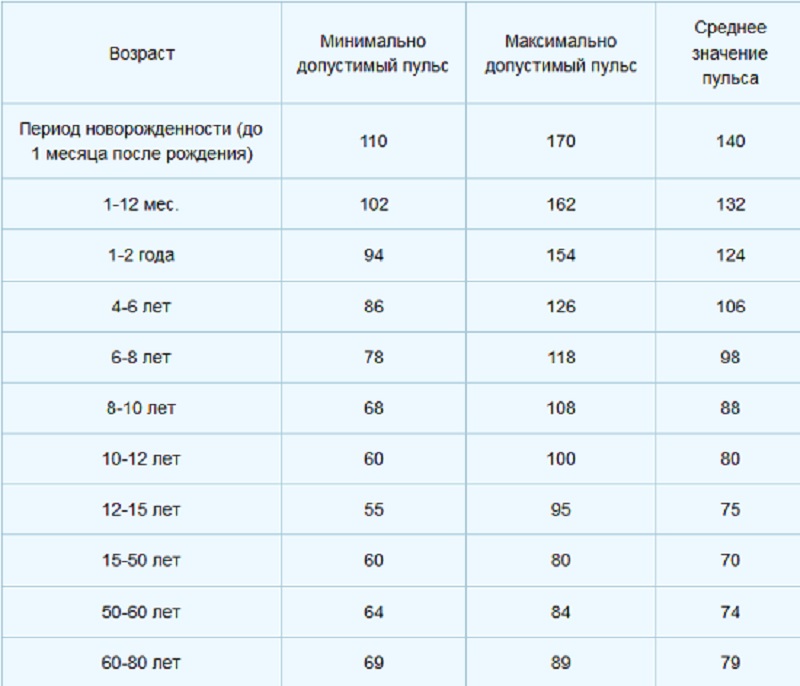
Другой причиной появления указанных выше симптомов может являться нарушение ритма работы сердца — аритмия. Существует множество различных видов аритмий, некоторые из них являются врожденными, другие обусловлены заболеваниями сердца (например, ишемическая болезнь сердца, ревматизм и др.)
Одной из наиболее частых видов аритмий, вызывающих тахикардию, является мерцательная аритмия, которая характеризуется частыми сокращениями отдельных групп клеток предсердий и неритмичными частыми сокращениями желудочков. Мерцательная аритмия, как правило, развивается у пожилых людей с ишемической болезнью сердца, однако встречается и в молодом возрасте при заболеваниях щитовидной железы (гипертиреоз), врожденных пороках сердца и др.
Только на основании симптомов невозможно установить причину тахикардии или тип аритмии, поэтому для уточнения диагноза всегда требуются консультация специалиста и дополнительные обследования.
Если тахикардия сочетается с головокружением, потемнением в глазах, слабостью, повышенной утомляемостью, сухостью и бледностью кожи, то возможной причиной является анемия (низкое содержание эритроцитов и гемоглобина в крови). Повышенный риск развития анемии отмечается у женщин с обильными менструациями и у беременных. Другой причиной появления этих симптомов может являться злокачественное заболевание крови — лейкемия. Общий анализ крови, как правило, позволяет врачу уточнить диагноз.
Повышенный риск развития анемии отмечается у женщин с обильными менструациями и у беременных. Другой причиной появления этих симптомов может являться злокачественное заболевание крови — лейкемия. Общий анализ крови, как правило, позволяет врачу уточнить диагноз.
Если тахикардия возникла на фоне или через некоторое время после большой кровопотери, (например, маточное кровотечение, травмы и т.д.), либо обильной рвоты, диареи, обезвоживания, то вероятной причиной является обезвоживание и снижение объема циркулирующей крови. Основными признаками обезвоживания являются: одышка, слабость, бледность кожи, головокружение, потемнение в глазах, жажда.
Если тахикардия появилась давно, сопровождается снижением массы тела, чрезмерной раздражительностью, возбудимостью, дрожанием рук, отсутствием менструации у женщин (аменорея), то возможной причиной является повышенная функция щитовидной железы, или гипертиреоз.
Тахикардия в сочетании с частой головной болью, повышением артериального давления, повышенной потливостью, дрожью в руках, может указывать на феохромоцитому — опухоль, вырабатывающую адреналин.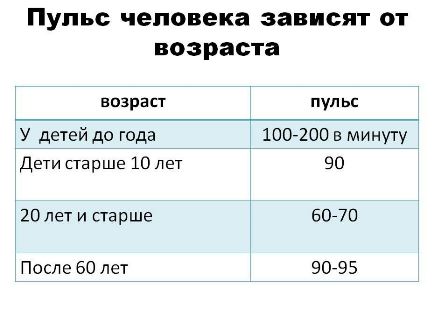
Приступы тахикардии в сочетании с головокружением, страхом смерти, приступами паники, одышкой, болями в груди могут указывать на вегето-сосудистую дистонию (ВСД). Подробнее об этом читайте в статье Все о ВСД и ее лечении. Следует учитывать, что под признаками вегето-сосудистой дистонии могут скрываться другие заболевания, например, пароксизмальная тахикардия, гипертиреоз и др. (см. выше)
Тахикардия у детей
Нормальная частота сердечных сокращений у ребенка зависит от возраста, температуры тела, температуры окружающей среды, состояния сна или бодрствования и т.д. Незначительные колебания частоты пульса у ребенка не должны вызывать панику у родителей, так как являются совершенно нормальными и указывают на хорошую способность сердца ребенка приспосабливаться к меняющимся потребностям организма.
В зависимости от возраста, нормальная частота пульса у ребенка составляет:
Возраст ребенка | Нормальная частота сердечных сокращений в минуту, ЧСС |
1-2 дня | 123-159 |
3-6 дней | 129-166 |
1-3 недели | 107-182 |
1-2 месяца | 121-179 |
3-5 месяца | 106-186 |
6-11 месяца | 109-169 |
1-2 года | 89-151 |
3-4 года | 73-137 |
5-7 лет | 65-133 |
8-11 лет | 62-130 |
12-15 лет | 60-119 |
У здорового ребенка тахикардия является нормальной реакцией на физическую активность (активные игры, бег и т. д.), эмоции (радость, плач), повышение температуры тела, боль, пребывание в душном помещении и т.д.
д.), эмоции (радость, плач), повышение температуры тела, боль, пребывание в душном помещении и т.д.
Основные причины тахикардии и ее проявления у ребенка не отличаются от таковых у взрослых.
Синусовая тахикардия у ребенка — это увеличение сердечных сокращений по сравнению с нормой для возраста ребенка (см. таблицу). Существует множество причин синусовой тахикардии у детей: это высокая температура тела при инфекционных заболеваниях, заболевания сердца (ревматизм), пролапс митрального клапана, повышенная функция щитовидной железы (гипертиреоз), анемия и др. Синусовая тахикардия у детей обычно не вызывает никаких симптомов и проходит после устранения причин ее возникновения.
В каком случае следует немедленно обратиться к врачу?
- Вам следует как можно скорее обратиться к врачу-терапевту или кардиологу, в случае:
- Одного или нескольких эпизодов потери сознания (обморок)
- Наличия боли в груди
- Приступов головокружения, потемнения в глазах
- Если учащенное сердцебиение появляется без видимых причин и не проходит в течение 5 минут
- Если тахикардия возникла на фоне других имеющихся заболеваний сердца.

Обнаружение (диагностика) причин тахикардии
При появлении тахикардии, а также перебоев в работе сердца, головокружения и других симптомов, описанных выше, следует обратиться к врачу-терапевту или кардиологу. Врач задаст вопросы, ответы на которые помогут выяснить возможные причины и особенности развития болезни, послушает ваше сердце и при необходимости назначит дополнительные методы обследования. Основными методами выявления причин тахикардии являются:
- Общий анализ крови позволяет уточнить количество эритроцитов, гемоглобина и других клеток крови, что позволяет обнаружить такие заболевания, как анемия, лейкемия и др.
- Анализ крови на гормоны щитовидной железы (тироксин, трийодтиронин), анализ мочи на наличие продуктов распада адреналина при феохромоцитоме позволяют исключить гормональные причины тахикардии.
- Электрокардиограмма (ЭКГ) — это метод регистрации электрических импульсов сердца.
 Благодаря ЭКГ врач выясняет частоту и ритмичность сердечных сокращений, а также выявит изменения, характерные для различных заболеваний сердца. ЭКГ позволяет уточнить диагноз синусовой (суправентрикулярной), либо желудочковой тахикардии. При необходимости вам будет предложена велоэргометрия — регистрация работы сердца во время физической нагрузки (работы на велотренажере).
Благодаря ЭКГ врач выясняет частоту и ритмичность сердечных сокращений, а также выявит изменения, характерные для различных заболеваний сердца. ЭКГ позволяет уточнить диагноз синусовой (суправентрикулярной), либо желудочковой тахикардии. При необходимости вам будет предложена велоэргометрия — регистрация работы сердца во время физической нагрузки (работы на велотренажере). - Электрокардиограмма по Холтеру — это регистрация работы сердца в течение 24 часов. Благодаря этому методу обследования врач сможет получить данные о том, как работает ваше сердце в различных условиях (во сне, при физической нагрузке и т.д.)
- Эхокардиография (ЭхоКГ, или УЗИ сердца) позволяет оценить работу сердечной мышцы, а также клапанов сердца. На УЗИ сердца могут быть выявлены различные пороки сердца, а также признаки хронических заболеваний (например, ишемической болезни сердца, гипертонической болезни и т.д.)
Лечение тахикардии
На основании данных, полученных при беседе, осмотре и дополнительном обследовании, врач назначает лечение.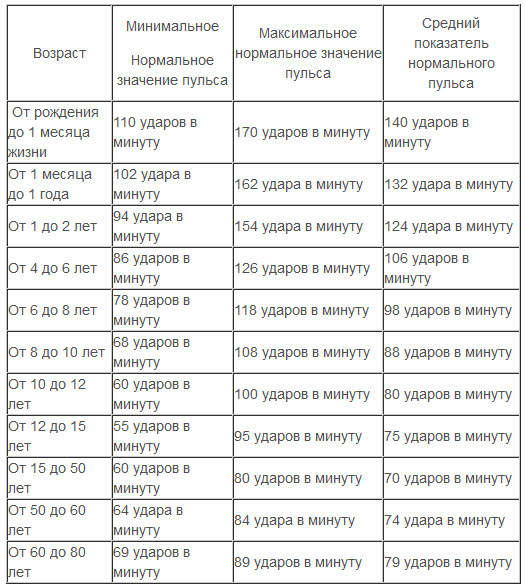 Лечение тахикардии зависит от причин ее возникновения, возраста человека, наличия других заболеваний и пр.
Лечение тахикардии зависит от причин ее возникновения, возраста человека, наличия других заболеваний и пр.
Что необходимо предпринять при приступе тахикардии?
- Расстегните ворот рубашки, подойдите к открытому окну, либо выйдите на улицу.
- Если у вас сильное головокружение, либо потемнело в глазах, попросите окружающих вам помочь.
- Положите на лоб мокрое полотенце, или другой холодный предмет (например, бутылку с холодной водой).
- На несколько секунд задержите дыхание и попытайтесь напрячь мышцы брюшного пресса, как во время дефекации. Этот маневр повысит тонус блуждающего нерва и снизит частоту сердечных сокращений.
- Если в результате предпринятых мер состояние не улучшилось, вызовите скорую помощь.
Записаться на прием
ПУЛЬС: ВАШЕ ОСНОВНОЕ РУКОВОДСТВО | Пульсометры Polar
Ваше сердце, безусловно, самая важная мышца вашего тела, и поддержание его силы имеет важное значение для вашего здоровья в целом. Тем не менее, когда мы думаем о тренировках, мы обычно сосредоточены на укреплении самых видимых мышц. Упражнения также помогают поддерживать наше сердце в отличной форме, поэтому как мы можем определить, насколько здорово наше сердце? Вот где понимание вашего пульса имеет решающее значение.
Тем не менее, когда мы думаем о тренировках, мы обычно сосредоточены на укреплении самых видимых мышц. Упражнения также помогают поддерживать наше сердце в отличной форме, поэтому как мы можем определить, насколько здорово наше сердце? Вот где понимание вашего пульса имеет решающее значение.
ЧТО ТАКОЕ ПУЛЬС?
Все мы знаем, каково наше сердцебиение. Этот стук в груди, когда вы собираетесь выступить перед аудиторией или после того, как вы бежали к автобусу, – это наше сердце, работающее сверхурочно. Обычно мы этого не замечаем, но сердце, конечно, постоянно бьется. Это важный признак того, что мы живы.
Так каков именно ваш пульс? Это измерение, которое показывает, сколько раз ваше сердце бьется в минуту. Подсчитывая эти удары, мы можем получить уникальное представление о своем здоровье и физической форме. Ваш врач когда-нибудь слушал ваше сердце с помощью стетоскопа? Это то, что они проверяют.
Вы можете проверить свой пульс, определив пульс на шее или запястье и посчитав, сколько ударов происходит за 15 секунд. Затем умножьте это число на четыре, чтобы рассчитать свои удары в минуту.
Затем умножьте это число на четыре, чтобы рассчитать свои удары в минуту.
Для наиболее точного измерения используйте нагрудный датчик пульса или фитнес-часы, которые могут отслеживать частоту пульса на запястье. Вам не нужно заниматься математикой, так как ваше устройство будет отслеживать ваши данные о частоте пульса за вас.
Как и все в жизни, когда дело доходит до вашего пульса, нет ничего нормального. Все разные, потому что мы все уникальны, с разным сочетанием возраста, уровня физической подготовки и образа жизни.
Но есть средняя частота пульса, приведенные ниже показатели – отличный способ измерить работоспособность вашего сердца и увидеть, как оно сравнивается со средними значениями и изменяется с течением времени. Измеряя частоту сердечных сокращений в разное время, например, когда вы отдыхаете или когда вы активны, вы можете не только отслеживать здоровье своего сердца, но и составлять план тренировок для повышения его производительности.
МАКСИМАЛЬНАЯ ЧАСТОТА ПУЛЬСА
Вы когда-нибудь выкладывались на максимум? Потеете до тех пор, пока не почувствуете, что больше не можете потеть? Скорее всего, вы тренировались на самом интенсивном уровне, который могло выдержать ваше сердце.
Когда вы тренируетесь таким образом , можно измерить максимальную частоту сердечных сокращений, но вы также можете ее оценить. Для взрослых: вычтите свой возраст из 220 (например, 220-30 лет = 190), и это должно дать вам общее представление о вашей максимальной частоте пульса.
Конечно, есть и другие факторы, помимо вашего возраста, которые могут повлиять на ваш пульс. Уровень вашей физической подготовки, независимо от того, находитесь ли вы в состоянии стресса или принимаете какие-либо лекарства, влияющие на частоту сердечных сокращений (например, бета-блокаторы), повлияет на ваш результат, но приведенное выше уравнение является хорошим ориентиром.
ПУЛЬС В СОСТОЯНИИ ПОКОЯ
Неудивительно, что противоположностью вашего максимального пульса является частота пульса в состоянии покоя. Однако интересно знать, что это конкретное измерение – один из лучших способов понять ваше общее состояние здоровья и уровень аэробной подготовки. Да, расслабляясь, вы можете понять, как работает ваше сердце, когда оно активно!
Легко измерить состояние покоя, проверив свой пульс утром. Убедитесь, что это происходит до того, как вы пили кофе – или даже проверяли телефон, если он вызывает у вас стресс. Идея состоит в том, чтобы провести это измерение, когда вы полностью расслаблены.
Убедитесь, что это происходит до того, как вы пили кофе – или даже проверяли телефон, если он вызывает у вас стресс. Идея состоит в том, чтобы провести это измерение, когда вы полностью расслаблены.
У среднего здорового взрослого человека пульс в состоянии покоя составляет от 60 до 100 ударов в минуту. Если вы в хорошей форме и ваше число ниже 60, не волнуйтесь. У большинства хорошо тренированных спортсменов частота ритма сердца составляет около 40 ударов в минуту.
ПУЛЬС ВО СНЕ
Хотя частота сердечных сокращений во время сна не является показателем, позволяющим оценить ваше общее состояние здоровья, есть и другие способы понять, на что похож ваш отдых и восстановление за ночь.
Обнаружение состояний сна и бодрствования по вашим движениям ночью может дать ценную информацию о сне, особенно, с точки зрения продолжительности и возможных перебоев. Некоторые расстройства при которых вы на мгновение перестаете дышать в течение ночи, могут вызвать нагрузку на ваше сердце, поэтому важно знать свои привычки сна.
ЗОНЫ ЧАСТОТЫ ПУЛЬСА
Существует пять зон частоты пульса. Как только вы узнаете свой максимум, вы можете рассчитать эти различные этапы как процент от общей суммы.
Например, зона 4 – это «жесткая зона», и именно здесь вы будете тренироваться на 80-90% от вашего максимума (почти ваш максимум, но не совсем). В то время как зона 2 – это «легкая зона», в которой вы будете тренироваться на 60-70% от вашего максимума (звучит легко, но это одна из ваших лучших зон для регулярных тренировок).
ЦЕЛЕВАЯ ЧАСТОТА ПУЛЬСА ВО ВРЕМЯ ТРЕНИРОВКИ
Зоны пульса – отличные ориентиры для составления плана тренировок, потому что они помогут убедиться, что вы включаете различные тренировки. Ваша целевая частота пульса во время тренировки составляет от 50% до 85% от вашего максимума, так как это улучшит вашу кардиореспираторную выносливость. Таким образом, создав план тренировок, включающий различные упражнения из этого диапазона, вы получите максимальную отдачу от того, что вы вкладываете.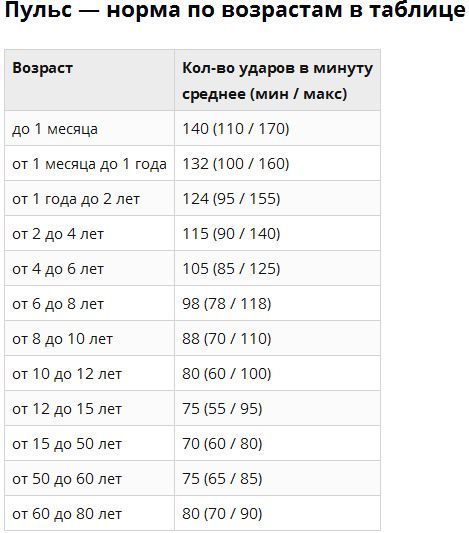
АЭРОБИКА
Часто при слове «аэробика» мы представляем из женщин 80-х, выполняющих повторяющиеся упражнения в разноцветных лосинах. Однако этот термин означает «с воздухом» и относится ко всему, что увеличивает ваше дыхание и частоту сердечных сокращений на длительный период. Подумайте о беге, плавании, езде на велосипеде или других видах кардио. Противоположностью аэробике являются анаэробные, «безвоздушные» упражнения, требующие экстремальных усилий на короткое время, например, поднятие тяжестей или тренировки HIIT .
Тренировки с аэробным порогом – отличный способ использовать упражнения низкой интенсивности для длительных тренировок. Подумайте о легких пробежках или циклах, которые вы можете поддерживать в постоянном темпе в течение длительного периода. Постоянно проверяя частоту пульса на протяжении всей тренировки и следя за тем, чтобы он оставался на постоянном умеренном уровне, вы сможете оставаться в зоне аэробного порога.
ИЗМЕНЧИВОСТЬ СЕРДЕЧНОГО РИТМА
Вам можете думать, что ваше сердцебиение так же стабильно, как тикающие часы, сохраняя одно и то же время с каждым пульсом.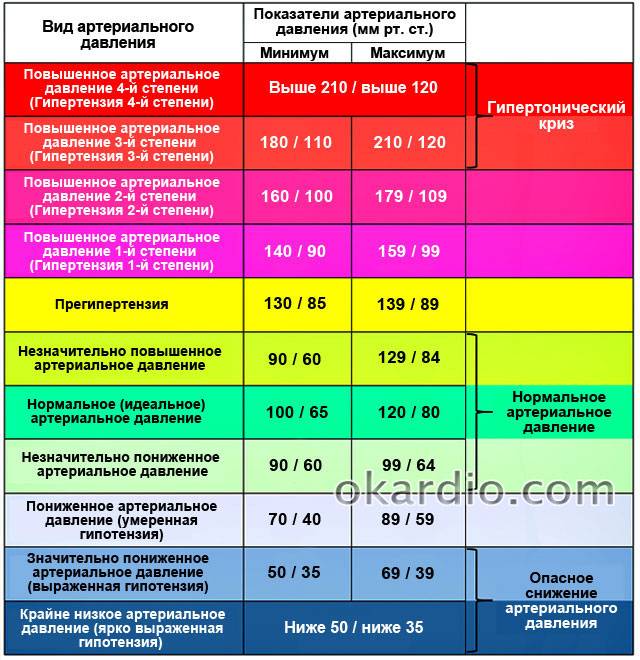 На самом деле, частота пульса постоянно меняется.
На самом деле, частота пульса постоянно меняется.
Это физиологическое явление известно как вариабельность сердечного ритма (ВСР). Она измеряет (в миллисекундах) интервал между последовательными ударами сердца, отслеживая изменение. Даже здоровое, стабильное сердце будет существенно различаться между ударами. Удивительно, но высокий показатель ВСР – признак здорового сердца.
ВСР может многое сказать о физическом и психическом здоровье человека. Это также отличный инструмент, который можно использовать при испытании нового режима тренировок, поскольку он покажет, насколько хорошо ваше тело к нему адаптируется.
VO2MAX
Итак, ваше сердце – не единственный жизненно важный орган, который вы используете во время тренировок. Ваши легкие работают вместе с сердцем, чтобы обеспечить перекачку достаточного объема (V) кислорода (O 2 ) через вашу кровь к мышечной ткани, которая сжигает кислород, чтобы поддерживать вашу жизнедеятельность. Таким образом, ваш VO2max – это способ измерения максимальной скорости, с которой ваш организм использует кислород во время максимальной работы.
Тест на VO2max – отличный способ определить, в какой форме вы находитесь, потому что он показывает, как ваше сердце, легкие, кровеносные сосуды и мышцы работают вместе. Если у вас высокий показатель VO2max, это означает, что ваша сердечно-сосудистая система и мышцы настроены, например, на то, чтобы бегать дальше и дольше.
Так как же узнать свой показатель VO2max? Стандартным способом измерения этого является лабораторный тест с использованием беговой дорожки или велотренажера. В качестве альтернативы вы можете использовать датчик частоты сердечных сокращений, чтобы оценить свой результат с помощью фитнес-теста Polar .
Физические нагрузки, активный образ жизни
Спорт как элемент здорового образа жизни
Здоровый образ жизни включает в себя ряд мероприятий, улучшающих здоровье и самочувствие. Одним из таковых является спорт, а точнее – физические нагрузки. Активность в течение дня играет огромную роль в профилактике многих заболеваний. И даже если у вас нет времени или же состояние вашего здоровья не позволяет заниматься спортом серьезно – вы всегда можете найти возможность поддерживать уровень физической активности, подходящий для вас.
И даже если у вас нет времени или же состояние вашего здоровья не позволяет заниматься спортом серьезно – вы всегда можете найти возможность поддерживать уровень физической активности, подходящий для вас.
Динамические нагрузки
Полезнее всего для организма динамическая нагрузка – то есть движение. К этому типу физической активности относятся бег, плавание, пешая ходьба, а также такие популярные упражнения как выпады, приседания, скручивания.
Что дают регулярные динамические нагрузки?
- Проработанная программа упражнений помогает строить тело;
- Упражнения способствуют росту мышечной массы;
- Возрастает энергопотребление – причем не только в процессе нагрузки, но и в покое;
- Увеличивается объем легких и глубина дыхания;
- Все ткани организма интенсивнее снабжаются кислородом;
- Улучшается обмен веществ;
- Снижается риск развития заболеваний опорно- двигательного аппарата.

Статические нагрузки
Нагрузка – это не обязательно движение. Длительное пребывание в одном положении тоже может быть для мышц нагрузкой. Если состояние здоровья не позволяет вам практиковать динамичные нагрузки, вы можете прибегать к статическим. Они не требуют активного движения, напротив – в процессе вы должны сохранять определенное положение или очень медленно менять его (как, например, в йоге или пилатесе). Такие нагрузки показаны даже при заболеваниях сердечно-сосудистой системы или опорно-двигательного аппарата, которые не позволяют заниматься динамической активностью.
Норма суточной активности
Не существует конкретного показателя активности, который можно было бы назвать универсальным. Кто-то устает, поднявшись на третий этаж, а кто-то может провести 2-3 часа в тренажерном зале и сохранить бодрость.
Выбирайте нагрузку по себе, прислушивайтесь к своему организму. В день нужно проходить минимум 3-5 км (это 5000-7000 шагов) – такой уровень нагрузки считается минимальным.
Как рассчитывать ЧСС для спорта
Аббревиатура ЧСС расшифровывается как «частота сердечных сокращений», иначе говоря, это пульс. Самый простой способ его измерить – приложить палец к запястью примерно на 3-5 см ниже сгиба кисти и посчитать частоту пульса за 15 секунд. Умножьте полученный результат на 4, чтобы получить количество сердечных сокращений за одну минуту.
Эту же работу легко проделывают современные фитнес-браслеты и умные часы. Если вы только начали заниматься спортом – эти устройства помогут вам отслеживать дневную активность и ЧСС.
Измерять пульс в процессе нагрузок очень важно: это позволяет понять, как ваше сердце реагирует на физическую активность, и не допустить перегрузок.
У взрослого человека пульс в покое должен варьировать от 60 до 80 ударов. При нагрузке нормой считается показатель до 200 ударов – причем показатель 100-130 ударов в минуту относится к зоне умеренных нагрузок, при которых интенсивно сжигается жир. 130-170 ударов в минуту – это уже интенсивные нагрузки, которые подходят для тренировки сердца. Выше – тренировки высокой интенсивности, которые выступают стрессом для организма. Заниматься с таким пульсом можно только под руководством опытного тренера.
Выше – тренировки высокой интенсивности, которые выступают стрессом для организма. Заниматься с таким пульсом можно только под руководством опытного тренера.
Обратите внимание, что пульс может быть выше, если вы занимаетесь в душном помещении, заболеваете или выпили кофе незадолго до тренировки. В этом случае следите за своим самочувствием – чем выше пульс, тем тяжелее переносится нагрузка.
Зачем рассчитывать ЧСС
Начинающие спортсмены иногда впадают в крайности: они или начинают занятия слишком осторожно, так, что частота пульса при нагрузке почти не отличается от показателя в покое, или же наоборот – начинают заниматься слишком интенсивно. Для организма резкое начало интенсивных нагрузок – большой стресс, и спустя 2-3 недели такого режима человек может серьезно истощить ресурсы организма. Подсчет ЧСС позволяет тренироваться на эффективном и одновременно комфортном для организма уровне.
Артериальное давление и спорт
В норме артериальное давление у человека должно составлять примерно 120\80. Но у людей, которые ведут здоровый образ жизни, давление может быть и ниже – например, в пределах нормы давление 100/60.
Но у людей, которые ведут здоровый образ жизни, давление может быть и ниже – например, в пределах нормы давление 100/60.
Гипертоникам спорт не противопоказан – но им нужно внимательно следить за уровнем нагрузок и начинать занятия в щадящем режиме. Можно начать с ходьбы – сначала приучить себя ходить больше, затем – наращивать темп. Позже можно перейти на бег или плавание.
К тренировкам лучше приступать после консультации с лечащим врачом.
ВАЖНО! Если ваше артериальное давление превышает 190\110 хотя бы периодически, если при физических нагрузках возникает чувство жжения или давления в груди, интенсивные тренировки, к сожалению, вам противопоказаны. Но вы можете заниматься статическими нагрузками, например, йогой.
Зарядка на рабочем месте
Каждый знает о том, что сидячий образ жизни негативно сказывается на здоровье. Недаром большинство офисных работников, которые до 10 часов в день находятся в сидячем положении, имеют заболевания опорно-двигательного аппарата.
Чтобы предотвратить развитие недугов, специалисты рекомендуют каждые два часа производить небольшую разминку на рабочем месте. Выглядит это следующим образом:
- Сначала уделите внимание шее. Медленно вращайте голову вперед-назад, вверх-вниз. Повторите это как минимум 10 раз.
- Затем разомните руки. Поднимите их вверх, скрепите ладони «в замок» и потянитесь как можно выше. Далее сделайте круговые движения плечами, 10 раз.
- Уделите внимание запястьям. Сделайте 15 круговых движений кистями.
- Встаньте на пол, и постарайтесь дотянутся ладонями до стоп, не сгибая колен. Если не получается – тянитесь настолько, насколько можете. Зафиксируйте положение на 15 секунд.
- Сядьте на край стула, вытяните ноги перед собой, не сгибая колен. Держа спину прямо, потяните стопы на себя, а затем назад.
Такой комплекс необходимо осуществлять каждые 2-3 часа на работе.
Подсчет калорий
Если вы хотите не только стать здоровее, но и похудеть, важно уделить внимание питанию. Рацион определяет 70% успеха при снижении веса. Самым эффективным способом похудения является подсчет калорий. Для того, чтобы с точностью их подсчитать, необходимо приобрести кухонные весы. Для подсчета удобно использовать различные приложения – они автоматически рассчитывают калорийность в зависимости от веса продукта. Для поддержания здоровья и комфортного пищеварения взрослый человек должен потреблять около 1700 ккал для женщин и около 2200 ккал для мужчин. Для похудения это число достаточно сократить на 20%.
Рацион определяет 70% успеха при снижении веса. Самым эффективным способом похудения является подсчет калорий. Для того, чтобы с точностью их подсчитать, необходимо приобрести кухонные весы. Для подсчета удобно использовать различные приложения – они автоматически рассчитывают калорийность в зависимости от веса продукта. Для поддержания здоровья и комфортного пищеварения взрослый человек должен потреблять около 1700 ккал для женщин и около 2200 ккал для мужчин. Для похудения это число достаточно сократить на 20%.
Что такое нормальная частота пульса при стресс-тесте у взрослых?
Стресс-тест (стресс-тест частоты пульса) используется для измерения времени восстановления пульса. Ваш врач может порекомендовать пройти стресс-тест, если у вас нерегулярное сердцебиение (аритмия) или если вы проявляете признаки или симптомы ишемической болезни сердца. Этот тест также можно использовать для принятия решения о лечении, измерения эффективности лечения или определения тяжести сердечного заболевания, которое вам уже поставили.
Во время стресс-теста вы, вероятно, будете испытывать различные уровни физического стресса, когда будете ходить по беговой дорожке, пока ваш пульс не достигнет заданного количества ударов в минуту (ударов в минуту). В этот момент отслеживается каждая минута, чтобы увидеть, как быстро ваше сердце восстанавливается после упражнения.
Что такое нормальная частота пульса при стресс-тесте?
Ваша целевая частота пульса во время стресс-теста зависит от вашего возраста. Для взрослых максимальная прогнозируемая частота пульса составляет 220 минус ваш возраст.Итак, если вам 40 лет, максимальная прогнозируемая частота пульса составляет 220-40 = 180.
При диагностическом тестировании на беговой дорожке некоторые врачи пытаются достичь примерно 85 процентов прогнозируемой максимальной частоты пульса. Это обеспечивает достаточный стресс, чтобы адекватно проверить сердце, не увеличивая стресс и не давая ложноположительных результатов.
Беспроблемное здравоохранение
и кардиолог во Фрамингеме Получение медицинской помощи, необходимой для сохранения здоровья, должно быть легким. Никто не работает так, чтобы сделать ваше медицинское обслуживание более доступным и удобным, чем команда Charles River Medical Associates.Вы можете выбрать из 50 врачей, некоторые из которых оказывают комплексный уход за всем вашим здоровьем, а другие специализируются в таких областях, как кардиология, онкология, педиатрия и другие. И вы можете рассчитывать на 15 пунктов обслуживания Metrowest, своевременные встречи и своевременные результаты тестов. Если вам нужны общие осмотры, специализированное тестирование и скрининг или неотложная помощь, Charles River Medical Associates всегда рядом.
Никто не работает так, чтобы сделать ваше медицинское обслуживание более доступным и удобным, чем команда Charles River Medical Associates.Вы можете выбрать из 50 врачей, некоторые из которых оказывают комплексный уход за всем вашим здоровьем, а другие специализируются в таких областях, как кардиология, онкология, педиатрия и другие. И вы можете рассчитывать на 15 пунктов обслуживания Metrowest, своевременные встречи и своевременные результаты тестов. Если вам нужны общие осмотры, специализированное тестирование и скрининг или неотложная помощь, Charles River Medical Associates всегда рядом.
Чтобы узнать больше или назначить встречу в ближайшем к вам офисе Metro West, позвоните по телефону 508-848-2190 или нажмите здесь, чтобы использовать нашу онлайн-форму.
Учащенное сердцебиение — симптомы, причины, лечение
Учащенное сердцебиение или тахикардия — это состояние, при котором сердце бьется быстро, обычно более 100 ударов в минуту для взрослого. Учащенное сердцебиение может быть нормальным, а может быть результатом болезни, расстройства или другого вредного состояния.
Сердце перекачивает кровь к легким и остальным частям тела, сокращая свои четыре камеры. Две верхние камеры — это предсердия, а две нижние камеры — желудочки.Синусовый узел, небольшая группа клеток в правом предсердии, передает электрический импульс через сердце, заставляя предсердия сокращаться. Импульс проходит через желудочки, позволяя им сокращаться и перекачивать кровь по всему телу. Количество ударов сердца в минуту называется частотой сердечных сокращений. Скорость этих сокращений определяется нервными импульсами и гормонами в крови.
Частота сердцебиения постоянно меняется, повышаясь и понижаясь в зависимости от многих условий и ситуаций.Например, частота сердечных сокращений будет повышаться во время напряженной деятельности, чтобы все клетки тела получали достаточное количество богатой кислородом крови. Сердцебиение также может учащаться в ответ на стрессовые ситуации или когда вы испытываете боль. Ваше сердцебиение обычно снижается в периоды расслабления или сна. Средняя частота пульса взрослого человека в состоянии покоя находится в диапазоне от 60 до 80 ударов в минуту.
Средняя частота пульса взрослого человека в состоянии покоя находится в диапазоне от 60 до 80 ударов в минуту.
На частоту сердечных сокращений влияют многие факторы, включая возраст, общее физическое состояние, аэробную подготовку и высоту.У младенцев и детей обычно более учащенное сердцебиение, чем у взрослых. Учащенное сердцебиение также может быть вызвано многими заболеваниями, расстройствами и состояниями, такими как сердечные заболевания, врожденные пороки сердца и гипертиреоз.
Лечение аномально учащенного сердцебиения зависит от конкретного типа основного сердечного ритма, его основной причины, вашего возраста и истории болезни, а также других факторов.
Что такое нормальная частота пульса?
Частота сердечных сокращений — это количество ударов сердца в минуту (уд / мин).Частота сердечных сокращений выше или ниже установленного диапазона здоровых значений может указывать на сердечное заболевание или другие проблемы со здоровьем.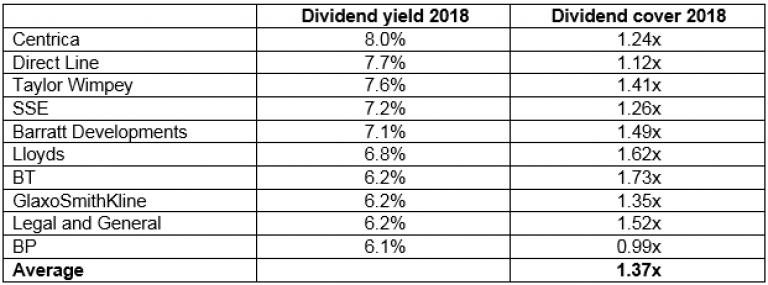 Здоровая частота пульса в состоянии покоя (также известная как нормальная частота пульса) для мужчин и женщин составляет от 50 до 70 ударов в минуту. Более низкая частота отдыха обычно указывает на то, что сердце работает более эффективно. Было показано, что более низкая частота сердечных сокращений статистически снижает вероятность сердечно-сосудистых заболеваний.
Здоровая частота пульса в состоянии покоя (также известная как нормальная частота пульса) для мужчин и женщин составляет от 50 до 70 ударов в минуту. Более низкая частота отдыха обычно указывает на то, что сердце работает более эффективно. Было показано, что более низкая частота сердечных сокращений статистически снижает вероятность сердечно-сосудистых заболеваний.
Есть также факторы, не связанные со здоровьем, которые могут влиять на частоту сердечных сокращений: сидит человек или стоит, его эмоциональное состояние или температура воздуха вокруг него.Ожидается, что частота пульса будет колебаться, но любая частота, постоянно выходящая за пределы утвержденного диапазона, может стать поводом для беспокойства. Если частота сердечных сокращений внезапно увеличивается без очевидной причины или возникает чувство головокружения, немедленно обратитесь к врачу.
Как определить частоту пульса
К счастью, есть очень простой метод определения вашей собственной частоты пульса. Удерживайте двумя пальцами самые сильные точки пульса и запишите количество ударов в течение 60 секунд.
Удерживайте двумя пальцами самые сильные точки пульса и запишите количество ударов в течение 60 секунд.
Лучшие места для обнаружения пульса:
- Сторона шеи
- Запястья
- Внутри локтя
- Верх стопы
Низкая частота пульса
Частота сердечных сокращений может быть на низком уровне, не беспокоясь, если человек находится в хорошей физической форме, спит или принимает лекарства, такие как бета-блокаторы.Однако, если частота сердечных сокращений ниже 50 ударов в минуту по причинам, отличным от перечисленных, считается, что это брадикардия, что означает «медленное сердце». Это может указывать на болезнь сердца (сердечный приступ), болезнь Лайма, брюшной тиф, гиперкалиемию или недостаточную активность щитовидной железы. Также следует беспокоиться, если не удается поднять частоту сердечных сокращений даже во время тренировки.
Ускоренный пульс
Тяжелые упражнения, стимуляторы (например, кофеин или кокаин) или возбуждение — все это нормальные причины учащенного сердцебиения.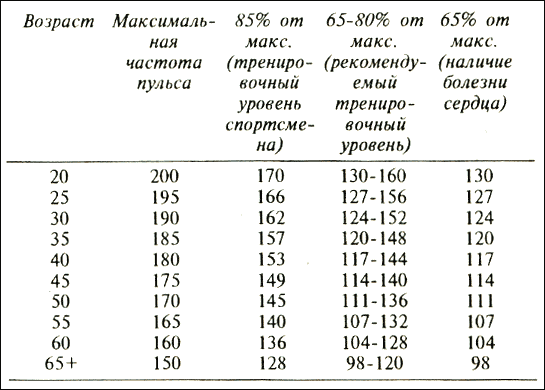 Беременность и обезвоживание — это физические состояния, которые также вызывают учащение пульса. Тахикардия — это состояние, при котором сердце бьется слишком быстро (выше 100 ударов в минуту). Это состояние может не проявляться симптомами, но при отсутствии лечения может вызвать сердечные осложнения и необратимые аномалии.
Беременность и обезвоживание — это физические состояния, которые также вызывают учащение пульса. Тахикардия — это состояние, при котором сердце бьется слишком быстро (выше 100 ударов в минуту). Это состояние может не проявляться симптомами, но при отсутствии лечения может вызвать сердечные осложнения и необратимые аномалии.
Врачи рекомендуют сердечно-сосудистую деятельность, чтобы снизить частоту сердечных сокращений. Увеличение количества упражнений укрепляет сердце и улучшает нормальную частоту сердечных сокращений, помогая этому жизненно важному органу функционировать более эффективно.Когда сердцу не приходится так усердно работать, чтобы снабжать клетки крови кислородом, частота сердечных сокращений замедляется. Американская кардиологическая ассоциация заявляет, что максимальная частота пульса никогда не должна превышать 200 ударов в минуту. Это максимальное количество уменьшается с возрастом. Максимальная частота пульса у 20-летнего взрослого составляет 200 ударов в минуту, а у 50-летнего — 170 ударов в минуту.
Очень важно следить за частотой пульса. Ваше сердцебиение служит надежным индикатором вашего уровня физической подготовки и общего состояния здоровья. К счастью, это легко определить с помощью пальца или секундомера.Обратитесь к врачу, если вас беспокоит, что у вас не нормальная частота пульса. Если ваши удары в минуту ниже 50 или выше 100 ударов в минуту, посетите одну из наших клиник, которая является частью сети UrgentMED. Заботливый и знающий медицинский персонал может провести быстрое обследование в районе Лос-Анджелеса, где посетители всегда приветствуются.
Нервы, контролирующие частоту сердечных сокращений, могут быть необычными у взрослых аутистов | Спектр
Beat it: У взрослых аутистов частота пульса в состоянии покоя выше, чем у контрольной группы.Кристина Педраццини / Библиотека научных фотографий
У взрослых с аутизмом сердцебиение в состоянии покоя редко меняется по частоте — тенденция, которая может объяснять некоторые аспекты состояния, согласно новому исследованию. 1 .
1 .
Полученные данные также указывают на проблему в «вегетативной» нервной системе этих взрослых, которая контролирует непроизвольные функции, такие как частота сердечных сокращений и дыхание.
У большинства людей интервал между ударами сердца меняется, даже когда люди отдыхают.Эта неравномерность является признаком того, что система гибкая и может легко реагировать на изменения в окружающей среде, включая новые социальные стимулы.
Согласно некоторым исследованиям, у детей с аутизмом такой изменчивости не наблюдается. Новая работа показывает, что проблема сохраняется и во взрослой жизни.
Если работа подтвердится, врачи смогут использовать частоту сердечных сокращений для отслеживания эффектов лечения аутизма, говорит ведущий исследователь Адам Гастелла, профессор психического здоровья детей и молодежи Сиднейского университета в Австралии.
«Вариабельность сердечного ритма — очень простой показатель; это безопасно и терпимо », — говорит он. «[Это] потенциально может быть собрано на многих людях».
«[Это] потенциально может быть собрано на многих людях».
Результаты могут также помочь объяснить некоторые черты аутизма: вегетативная нервная система контролирует реакцию человека на социальные стимулы, поэтому проблемы с системой могут лежать в основе социальных трудностей у аутичных людей, — говорит Эми Воган Ван Хек, доцент психологии Университета Маркетт. Милуоки, штат Висконсин, который не принимал участия в исследовании.
«Часто мы перескакиваем к активности мозга и забываем, что существует вся эта система, которая служит основой того, как мы функционируем», — говорит Ван Хек. «Очень важно думать об этом при аутизме».
Результаты могут также помочь объяснить, почему аутичные люди склонны иметь проблемы с сердцем, которые могут привести к преждевременной смерти.
Между ударами : Гуастелла и его коллеги измерили частоту сердечных сокращений 55 аутичных людей и 55 контрольных лиц в возрасте от 16 до 41 года в течение пяти минут, когда они сидели неподвижно. Они также измерили интервалы между ударами. (У участников не было известных сердечных заболеваний и они не принимали сердечные препараты.)
Они также измерили интервалы между ударами. (У участников не было известных сердечных заболеваний и они не принимали сердечные препараты.)
Участники с аутизмом демонстрируют меньшую вариабельность интервалов между ударами сердца, чем участники контрольной группы, обнаружили исследователи; у них также более высокая базовая частота пульса.
Результаты показывают, что снижение вариабельности сердечного ритма характерно не только для детей, — говорит Мишель Патрикин, доцент кафедры психиатрии и поведенческих наук Медицинского колледжа Бейлора в Хьюстоне, штат Техас, не принимавшая участия в исследовании.
Примерно половина людей с аутизмом принимала лекарства, такие как антидепрессанты и нейролептики. Но как группа, эти участники не показали отличий от других аутичных людей в вариабельности сердечного ритма. Тем не менее, исследование было недостаточно масштабным, чтобы определить, оказывает ли какое-либо конкретное лекарство эффект, говорит Гуастелла.
Тест на тревожность: Наличие диагноза другого состояния, такого как синдром дефицита внимания с гиперактивностью, также не повлияло на вариабельность сердечного ритма у аутичных участников.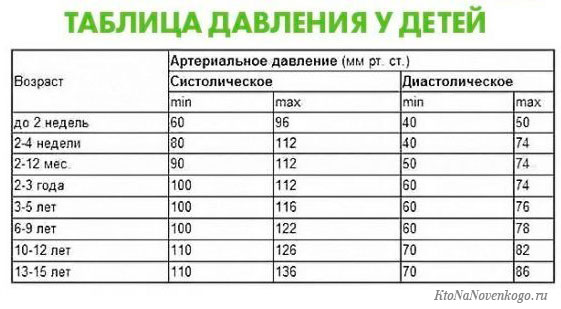
Однако известно, что тревога влияет на вегетативную нервную систему, отмечает Ван Хек. По ее словам, более масштабное исследование могло бы выяснить, лежит ли тревога в основе снижения вариабельности частоты сердечных сокращений у аутичных людей.
Было бы также интересно изучить, влияет ли вегетативная нервная система на признаки аутизма, говорит Яцек Колач, нейропсихолог по вопросам развития из Института Кинси в Блумингтоне, штат Индиана, который не принимал участия в исследовании.
«Существует множество свидетельств того, что вегетативная функция тесно связана с рядом физических и психологических проблем», — говорит Колач.«Некоторые общие черты аутизма могут зависеть от атипичной вегетативной функции».
Некоторые области мозга, в том числе миндалина, центр эмоций, помогают регулировать вегетативную нервную систему. Команда Гуастеллы сканирует мозг аутичных людей, чтобы найти связи между этими областями и частотой сердечных сокращений.
| ./Templates/left.jpg» bgcolor=»#CCCC66″> | Классные веб-ссылки
Pulse of LifeКлючевые вопросы
МатериалыДля каждого ученикаДля каждой группы из четырех учеников
Процедура
Extensions
Заметки учителю: частота пульса Во время каждого удара сердца мышцы сердца сокращаются, вызывая волну давления, которая заставляет кровь течь по артериям.Эта волна давления известна как пульс. При упражнениях или физической активности частота сердечных сокращений увеличивается, чтобы обеспечить мышцы большим количеством кислорода для выработки дополнительной энергии.При экстремальных нагрузках сердце может биться до 200 раз в минуту. Мозг посылает сердцу нервные сигналы, чтобы контролировать его частоту. Тело также вырабатывает химические гормоны , такие как адреналин, которые могут изменять частоту сердечных сокращений. Когда мы возбуждены, напуганы или взволнованы, наше сердце получает сигнал биться быстрее. Во время лихорадки сердце бьется быстрее, чтобы вывести больше крови на поверхность тела, высвободить тепло и охладить тело. Сердце может удовлетворить потребность организма в кислороде во время тренировки двумя способами. Он может биться быстрее или может биться сильнее, перемещая больше крови за один насос. Но он сможет бить сильнее, только если он будет укреплен регулярными упражнениями. Диапазон частоты пульса в минуту и средний пульс для разных возрастов
WebLinks9000 Vital Signshttp: // sln. fi.edu/biosci/monitor/vitals.html fi.edu/biosci/monitor/vitals.html Обширный веб-сайт Института Франклина содержит некоторую краткую, но информативную информацию о пульсе и артериальном давлении, а также средние показатели для обоих. BodyQuest http://library.thinkquest.org/10348/ И рост числа пациентов в возрасте от 50 лет, связанный с повышенным риском сердечных заболеваний в течение следующих 11 лет Частота сердечных сокращений в состоянии покоя 75 ударов в минуту в среднем возрасте связана с удвоением риска ранней смерти от всех причин — по крайней мере, среди мужчин, — показывает исследование, опубликованное в онлайн-журнале Open Heart . И увеличение числа мужчин в возрасте от 50 лет связано с повышенным риском сердечных заболеваний в течение следующих 11 лет, как показывают исследования. Частота сердечных сокращений в состоянии покоя — число ударов сердца в минуту, когда тело находится в состоянии покоя — обычно изменяется с возрастом, при этом более низкие частоты указывают на улучшение состояния сердечно-сосудистой системы и более эффективную работу сердца. Считается, что частота пульса в состоянии покоя от 50 до 100 ударов в минуту (ударов в минуту) находится в пределах нормы. Исследователи хотели выяснить, какое влияние может иметь частота сердечных сокращений в состоянии покоя на верхнем пределе нормального диапазона на долгосрочное здоровье и риск ранней смерти (до 75 лет), и могут ли изменения частоты пульса с течением времени быть важный. Они изучили случайно выбранную группу мужчин в возрасте 50+ из общего населения, все из которых родились в 1943 году в Гетеборге, Швеция. В 1993 г. 798 из 1450 анкет заполнили вопросы образа жизни, семейного анамнеза сердечно-сосудистых заболеваний и уровня стресса. И они прошли комплексное медицинское обследование, которое включало их частоту сердечных сокращений в состоянии покоя. Это было разделено на четыре категории: 55 или меньше ударов в минуту; 56-65 ударов в минуту; 66-75 ударов в минуту; и более 75 ударов в минуту. Частота сердечных сокращений в состоянии покоя была снова измерена в 2003 и 2014 годах среди тех, кто был еще жив и желал принять участие в эти временные точки (654 и 536 соответственно), чтобы отслеживать любые изменения в частоте сердечных сокращений между 1993 и 2003 годами и любое лечение или случаи смерти. вызвано болезнью сердца / инсультом или чем-либо еще, до 2014 года. За 21-летний период мониторинга 119 (чуть менее 15%) из первоначальных 798 мужчин умерли до своего 71-летия; У 237 (почти 28%) развились сердечно-сосудистые заболевания; и 113 (чуть более 14%) заболели ишемической болезнью сердца. Мужчины, у которых частота сердечных сокращений в состоянии покоя в 1993 г. была выше 55 ударов в минуту, были более склонны к курению, менее физически активны и испытывали больший стресс, чем те, у которых частота сердечных сокращений была ниже. У них также была более высокая вероятность наличия других факторов риска сердечно-сосудистых заболеваний, таких как повышенное кровяное давление и вес. Но частота пульса в состоянии покоя 75+ ударов в минуту в 1993 году, тем не менее, была связана примерно с двукратным повышением риска смерти от любой причины, от сердечно-сосудистых заболеваний и от ишемической болезни сердца, по сравнению с частотой пульса в состоянии покоя 55 или ниже. А частота сердечных сокращений в состоянии покоя, которая была стабильной в период с 1993 по 2003 год, когда мужчины были в возрасте от 50 до 60 лет, была связана с снижением риска сердечно-сосудистых заболеваний на 44% в течение следующих 11 лет по сравнению с частотой сердечных сокращений в состоянии покоя, которая увеличивалась более этот период. Более того, каждое дополнительное увеличение частоты сердечных сокращений было связано с повышением риска смерти от любой причины на 3%, повышением риска сердечно-сосудистых заболеваний на 1% и повышением риска ишемической болезни сердца на 2%. Это обсервационное исследование, и поэтому оно не может установить причину, к тому же исследование было ограничено только мужчинами, и возраст участников мог сам по себе быть влиятельным фактором, отмечают исследователи. Но полученные данные имеют клиническое значение, они предполагают, что мониторинг изменений частоты пульса в состоянии покоя с течением времени может быть важным для выявления будущего риска сердечно-сосудистых заболеваний. [Конец] 15.04.2019 Примечания для редакторов Исследование: Влияние изменений частоты сердечных сокращений с возрастом на общую смертность и сердечно-сосудистые события у 50-летних мужчин из общей популяции doi 10.1136 / openhrt-2018-000856 Ссылка на систему маркировки AMS: https://press. Проверено экспертами? Есть Ссылка на статью: https://openheart.bmj.com/lookup/doi/10.1136/openhrt-2018-000856 Глобулин, связывающий пол. гормоны, вырабатывается печенью человека. Стоит отметить, что у женщины количество этого белка намного больше, чем у мужчины. Как раз о белке в организме женщин будет подробно рассказано в данной статье, а именно о том, какая норма глобулина должна содержаться в нем. Помимо этого, будет рассказано, что делать, если уровень белка повышен или понижен, а также какое лечение назначается при этом. Для начала нужно рассказать о том, какую конкретно роль выполняет глобулин в организме человека. Всего их четыре, но все они очень важны. Итак, они следующие: Как видно из списка, связывание пол. гормонов — не единственная задача, которую выполняет белок глобулин. Работа многих функций организма напрямую зависит от этого белка. В случае если возникают какие-либо отклонения от заданной нормы, отмечаются нарушения в работе не только половой системы. Как уже говорилось выше, в этой статье будет очень подробно рассказано про глобулин, связывающий пол. гормоны у женщин. Норма глобулина зависит от того, сколько лет женщине. Когда возраст равен от 8 до 10 годам, норма должна быть равна 26-128 нмоль на литр. От 10 лет до 12 лет норма слегка меняется: от 16 до 112 нмоль на литр. Далее, от 12 до 14 лет, норма глобулина варьируется от 19 до 89 нмоль на литр. И последний показатель нормы у женщины от 14 до 60 лет — от 18 до 114 нмоль на литр. Конечно, после того, как женщине исполнится 60 лет, уровень количества белка увеличивается, но не сильно. В основном увеличение составляет 1,2 процента в год. Именно эти показатели являются нормой для здоровой женщины. Даже самое небольшое отклонения от данной нормы недопустимо. Глобулин, связывающий пол. гормоны у женщин, может быть ниже нормы. Но с чем это может быть связано? Причин такого низкого уровня глобулина несколько, а именно: Это основные причины, из-за которых глобулин, связывающий пол. гормоны, у женщин становится ниже нормы. В таком случае необходимо незамедлительно начать курс лечения. Как можно увидеть, в основном причинами этого являются хронические заболевания. Это значит, что не надо ждать, когда уровень глобулина начнёт падать. Необходимо сдавать анализы и консультироваться со специалистами регулярно, хотя бы раз в год. К сожалению, многие люди из-за своей лени или из-за нехватки времени,редко обращаются к врачам, что даёт возможность обнаружить болезнь только тогда, когда она уже запущена. Важно понять, что если выявить отклонение от нормы на ранних стадиях, лечение может пойти быстрее и легче. В медицине не редкость, когда глобулин, связывающий пол. гормоны, понижен у женщин. Что делать? Этот вопрос часто задают многие женщины, у которых поставлен такой диагноз. А делать нужно следующее. Если глобулин, связывающий пол. гормоны, понижен у женщин, лечение откладывать нельзя. Для повышения уровня белка врачи в основном назначают так называемые статины. Какой-то единой схемы лечения в медицине нет. Причина состоит в том, что подход к лечению зависит от ситуации, от того, насколько понижено значение уровня глобулина. Для того чтобы лечение было продуктивным, врачи назначают детальную диагностику организма женщины, чтобы выявить причину, из-за которой уровень глобулина был понижен. Диагностика времени много не займёт. Она даёт полную картину того, в каком состоянии находиться организм женщины. В основном лечение назначает врач-терапевт или эндокринолог, в некоторых случаях — онколог. Глобулин, связывающий пол. гормоны, нередко бывает высоким. Этому также способствуют различного вида факторы. В основном факторы бывают следующие: Это основные причины, из-за которых уровень глобулина может вырасти выше нормы. Как и при понижении нормы глобулина, его повышение необходимо исправлять. Высокий уровень глобулина поддаётся лечению. Благодаря новым препаратам, с этой болезнью можно и нужно бороться. Результат лечения не заставит себя ждать долгое время. В случае если уровень глобулина повышен, врач может назначить своему пациенту стероидные препараты. Но перед назначением препарата врач проводит полный курс обследования пациента, чтобы узнать причину высокого уровня глобулина. Пациент может принимать эти лекарства или в форме таблеток, или в форме инъекций. Важно не останавливать лечение и доводить процесс до конца. В противном случае результат, может быть потерян. Для того чтобы узнать точное содержание глобулина в крови, необходимо сдать все анализы. В основном женщины сдают их в дни менструального цикла. Стоит помнить, что при желании сдать анализ на уровень глобулина необходимо сначала посоветоваться с врачом. Направление на анализы даёт именно лечащий врач. У женщины берется кровь из вены. Женщина может сдать анализ, руководствуясь своим желанием. И это абсолютно не будет пустой тратой времени. К сожалению, процент таких людей, которые всегда заботятся о своём здоровье, невелик. В итоге на приём к врачу приходят женщины, у которых отклонение от нормы глобулина видно на глаз. Да! Понять, что у женщины, возможно, существуют проблемы с глобулином можно невооружённым взглядом. Но не нужно забегать вперёд. Нужно сказать обо всём по порядку. Итак, в медицине существуют показания к сдаче анализа на содержание глобулина в организме. Показания к сдаче крови следующие: Зная эти показания и руководствуясь именно ими, врач должен отправить пациентку на сдачу анализов, после которых, в случае, если диагноз подтвердится, он сможет назначить лечение. Чтобы женщине подготовиться к сдаче анализов на глобулин, связывающий пол. гормоны, необходимо выполнять определённые условия. Данные условия таковы: Помимо того, что перечислено в списке, также запрещается пить чай и кофе. Разрешается пить только воду. Если пренебречь этим правилам, велика вероятность того, что результаты анализов будут неверными. В основном они готовы через сутки после сдачи крови. Стоит помнить, что расшифровкой анализов занимается только врач! Лечение также назначает только специалист. Самолечение недопустимо. Итак, теперь можно подвести короткий итог вышесказанному в этой статье. Недопустимо повышение или понижение уровня глобулина в организме человека. В случае малейшего отклонения необходимо сразу же начинать лечение. Необходимо хотя бы раз в год консультироваться со специалистами и сдавать анализы. Нельзя приостанавливать лечение, т. к. весь результат может быть потерян и придётся начинать всё с самого начала. fb.ru Для здорового кровообращения необходимо, чтобы в крови поддерживалось определенное соотношение глобулинов и альбуминов Глобулины – это группа белков в кровотоке, которые помогают регулировать функции сердечно-сосудистой системы. Если уровень глобулина в крови является ненормальным, это может привести к проблемам со здоровьем. Если уровень глобулинов в крови не соответствует норме, то применяют препараты, которые могут нормализовать состояние. Содержание статьи Уровень глобулина влияет на многие белки в крови. Если глобулины не содержатся в крови в пределах нормы, то организму сложно бороться с инфекциями, тромбами или доставлять питательные веществ к мышцам. Все это негативно отражается на здоровье пациента. Если анализ крови покажет, что уровни глобулинов не соответствуют норме, то необходимо провести медицинский осмотр, который поможет выяснить причину этого. Чтобы помочь вернуть уровень глобулина к нормальным показателям и избежать каких-либо возможных осложнений, необходимо применять соответствующее лечение. Глобулин – это общий термин, который применяют для описания набора из шестидесяти белков, включая антитела (или гамма-глобулины) и белок-углеводные соединения, известные как гликопротеины. Существует четыре основные группы белков глобулинов, известных как альфа-1, альфа-2, бета- и гамма-протеины. Они используются для транспортировки белками липопротеинов и оказывают помощь в процессе свертывания крови. Эти глобулины также действуют как плазматические клетки, которые указывают, есть ли дефицит антител в крови. Печень производит много альфа- и бета-глобулинов, используемых для этой цели. Уровень глобулина сопоставим с уровнем альбумина, другого основного типа белков в крови. Для здорового кровообращения необходимо, чтобы в крови поддерживалось определенное соотношение глобулинов и альбуминов. Коэффициент глобулина по сравнению с альбумином может быть низким или высоким (каждый по-своему опасен). Врач проводит анализы для определения уровней различных типов глобулина в крови. Эти уровни относятся к одной из трех категорий. Если уровень глобулина нормальный, общий уровень составит 6,0-8,4 г/л белка в крови. В идеале, уровень белка должен составлять 7,5 г/дл. Он должен состоять примерно из 3,5-5 г/л альбумина и 2,3-3,5 г/дл глобулина. В идеале, уровень альбумина должен упасть на 4,5-5/100 мл, уровень альфа глобулина останется на 0,2-0,3 г/л, а уровень бета-глобулина упадет на 7-1,0 г/л. Низкий уровень глобулина. Если уровень глобулина падает ниже нормального диапазона, то это может быть признаком нескольких серьезных заболеваний. Болезни почек, нарушение функции печени, целиакия, воспалительные заболевания кишечника, острая гемолитическая анемия, агаммаглобулинемия и гипогаммаглобулинемия могут привести к тому, что уровни глобулина начнут падать. Низкий уровень глобулина также является признаком того, что белки в пищеварительной системе не расщепляются или не поглощаются должным образом. Высокий уровень глобулина. Люди с высоким уровнем глобулина, вероятно, страдают от лейкемии или другого заболевания костного мозга, аутоиммунных заболеваний (системной красной волчанки или коллагенозов), хронических воспалительных заболеваний (сифилис, макроглобулинемия Вальденстрема, болезнь печени, ревматоидный артрит, язвенный колит), заболевания почек или хронической вирусной или бактериальной инфекции. Дальнейшая диагностика должна быть проведена, чтобы выявить причину и назначить адекватное лечение. В норме отношение глобулина к альбумину должно составлять 1:2, хотя диапазон от 1,7 до 2,2 также считается здоровым. Если это соотношение изменяется до предельного уровня, то это может вызвать целый ряд проблем со здоровьем. Высокие уровни глобулина могут быть вызваны перепроизводством глобулина, недопроизводством альбумина или потерей альбумина. Альбумин может быть потерян вследствие заболевания почек, что приводит к чрезмерному выведению белка из организма. Увеличение в отношении глобулина может быть, если вы страдаете от гипогаммаглобулинемии, которая может быть вызвана генетическим или раковым заболеванием (лейкемией). Гипотиреоз также может изменить уровень глобулина в крови. Изменение уровня глюкокортикоидов может быть вызвано опухолью, которая выпускает кортизол (имитирующее сверхактивную работу надпочечников) или чрезмерное применение препаратов кортизона. Если в вашей диете слишком много белка, то это также может привести к изменению в отношении глобулинов к альбуминам. Если в организме отмечается изменение отношения глобулина к альбумину, необходимо диагностировать основное заболевание. Врач назначит анализы для измерения уровня альбуминов, альфа и бета-глобулинов в крови. Для определения уровня этих белков нужен небольшой образец крови. Пациентам с заболеваниями печени или почек нужно часто проверять уровни глобулинов в крови, чтобы знать о том, что их организм функционирует нормально. Если произошли изменения в уровне глобулина в крови, нужно срочно обратиться к врачу. Препараты, которые требуют внимания. Некоторые препараты – андрогены, гормон роста, стероиды, прогестерон или инсулин – могут повышать уровень белка. Препараты эстрогена и токсичные для печени лекарства могут привести к опасному снижению уровня глобулина в крови. Если вы недавно начали применять новый препарат, и произошло изменение уровней белка, то вам нужно поговорить с врачом о замене рецепта. Тяжелые заболевания. Если анализ показал значительно измененные уровни глобулина, это может быть признаком того, что вы страдаете от нарушения функции почек или печени, дисбаланса питания, заболеваний иммунитета, рака и др. Врач будет анализировать другие симптомы и сможет диагностировать, какое заболевание привело к изменению уровня глобулина в крови. Лечение может включать в себя удаление опухоли, начало лечения рака, изменение диеты, прием препаратов или начало программы диализа. medimet.info Проверка на гамма-глобулин используется для выяснения уровня иммуноглобулинов в крови. Иммуноглобулины также называются «иммунные гамма-глобулины». Иммуноглобулиновые антитела вырабатываются в организме в ответ на чужеродные вещества, такие как бактерии, вирусы и раковые клетки. Есть 5 различных видов антител, вырабатываемых организмом: IgA, IgG, IgM, IgE, IgD. Каждый из них помогает в защите организма от специфических инфекций и заболеваний. Низкий уровень антител может повысить восприимчивость организма к болезням. Гамма-глобулин находится в плазме крови. Действуя совместно с антителами, он защищает человека от инфекций и болезней. Таким образом, поддерживать нужный уровень гамма-глобулина необходимо для здорового образа жизни. Мы заболеваем тогда, когда наша иммунная система не может справиться с возбудителем болезни. Анализ крови на гамма-глобулин проводится для проверки наличия антител (также называемых иммуноглобины или иммунные гамма-глобулины) в плазме крови. Их уровень укажет на присутствие вирусов, бактерий или вызывающих рак клеток. Это исследование является диагностической процедурой, помогающей врачам при постановке диагноза и разработке лечения. Следует отметить, что этот анализ выполняется только в случае подозрения на серьезные заболевания. Анализ на гамма-глобулин в крови проводится после взятия ее образца из вены. Затем от него отделяется сыворотка, которую и проверяют на антитела. Нормальные результаты находятся в следующих рамках: Результаты анализа на гамма-глобулин необходимы для проверки состояния здоровья и диагностирования различных заболеваний, а все осложнения процедуры забора крови связаны с проколом кожи (гематома, кровотечение и прочие). Гамма-глобулин, извлеченный из крови различных людей, можно комбинировать и использовать для повышения иммунитета и лечения инфекций. Это особенно полезно тем пациентам, чья иммунная система слаба. Этим людям вводятся антитела из крови доноров, перенесших инфекционные заболевания, такие как гепатит, ветряная оспа, корь. Такая процедура, называемая иммуноглобулиновой терапией, позволяет предотвратить эти заболевания. Она проводится как внутривенная инъекция гамма-глобулина в вену или мышцу. Глобулин и альбумин являются сывороточными белками плазмы крови, продуцируемыми иммунной системой или печенью. Их соотношение в крови относительно постоянно – 1,5–2,3. Глобины делят на альфа-1-глобулины, альфа-2-глобулины, бета-глобулины и гамма-глобулины. Эти компоненты можно отделить и откалибровать в лаборатории. Соотношение белков обоих альбуминов и глобулинов очень важно при диагностировании инфекционных заболеваний. Содержание белка может увеличиться по следующим причинам: Содержание белка может снизиться из-за: Для проведения проверки на иммуноглобулин берется образец крови из вены. Нормальные значения таковы: Высокое или низкое значение не являются нормой и может быть признаком основного заболевания. Высокое значения иммуноглобулина A может быть признаком множественной миеломы, цирроза печени, хронического гепатита, ревматоидного артрита и системной красной волчанки – СКВ. Низкое значение IgA может быть признаком повреждения почек, некоторых типов лейкемии и энтеропатии. Высокий уровень IgG может быть признаком СПИДа, рассеянного склероза и хронического гепатита. Низкое значения иммуноглобулина G может быть признаком макроглобулинемии, нефротического синдрома и некоторых видов лейкемии. Высокий показатель IgM может быть признаком макроглобулинемии, вирусного гепатита, поражения почек, мононуклеоза, паразитарных инфекций и повреждения почек. Низкое значение иммуноглобулина M может быть признаком множественной миеломы, некоторых видов лейкемии и унаследованных иммунных заболеваний. Высокий уровень иммуноглобулина E может быть признаком астмы, паразитарных инфекций и атопического дерматита. В то время как низкое значения IgE является показателем болезни, называемой синдром атаксии-телеангиэктазии или синдром Луи-Бар. Это редкое заболевание, которое влияет на движение мышц. doctor-test.ru Глобулины и альбумины – сывороточные белки, присутствующие в крови и выполняющие в ней важную транспортную функцию для перемещения по организму ионов металла, гормонов, других полезных веществ. Специализация тех или иных глобулинов может быть определена с помощью электрофореза. В зависимости от производящего данные белки органа выделяют глобулины печени (их выработка осуществляется именно этим органом) и иммуноглобулины (вырабатываются иммунной системой и фактически представляют собой антитела к инфекциям и пр.). В зависимости от размера и заряда белков выделяют: Нормальным считается количество глобулинов в крови в диапазоне 23-28 г/л. При интерпретации лабораторных исследований важно также соотношение альбумина/глобулинов (в норме – 1 и выше). Следует знать, что в группу альфа-глобулинов входят пять белков, и по каждому из них в ходе анализа могут подготовлены данные. К примеру, для альфа-1-глобулина антиприпсина нормой считается диапазон от 2 до 2,4 г/л, для гликопротеина от 0,55 до 1,4 г/л, для фетопротеина 30 и более мкг/л (при беременности в третьем триместре – менее 135 мкг/л), антитрипсина – от 2 до 5 г/л и тд. Сниженный глобулин в крови – менее 22 г/л – может свидетельствовать о наличии белковой недостаточности, сниженном иммунитете, системных нарушениях, дисфункции почек, печени (в том числе, циррозе). Одной из причин гипоглобулинемии (сниженного глобулина крови) может быть почечная инфекция или почечная дисфункция, порождённая другими причинами. В этом состоянии уровень глобулинов (и альбумина) в крови снижается, а вот в анализ мочи выявляет присутствие белков. Чем скорее будет выявлена причина этой проблемы, тем больше шансов на успешное излечение заболевания. К числу прочих причин гипоглобулинемии можно отнести воспаления кишечника, гемолитическая анемия, новообразования (в том числе, злокачественные). А вот повышенный глобулин в крови проявляется острее – отёками, высоким уровнем заболеваемости (из-за сниженного иммунитета). Причинами гиперглобулинемии могут быть заболевания костного мозга (миеломы), лейкозы, туберкулёз, сифилис, нефроз, язвенный колит, гепатиты, ревматоидный артрит, ВИЧ. Ранее выявление этих патологий можно считать не просто залогом успешного лечения, но для многих заболеваний – и полного излечения. medportal.by Глобулины — что же это такое в составе крови человека? Это белок, представленный в форме шариков или глобул, который позволяет достигать оптимальной работы человеческого организма. При изменении количества содержания глобулина в крови наблюдаются проблемы со здоровьем. В таком случае требуется корректировка состояния при помощи определенных медикаментов, которые назначит врач после обследования. При помощи специального приспособления можно разделить белки, входящие в состав крови, на фракции, всего определяется 5 групп белков. Специалисты выделяют следующие виды глобулинов: Фракции глобулинов последнего типа обеспечивает организму защитную функцию в виде выработки антител к различным заболеваниям. А также данная группа участвует в процессе свертываемости крови и определения ее группы, поэтому они всегда должны находиться в правильном соотношении. Все глобулины крови, независимо от вида, должны находиться в определенном соотношении, чтобы обеспечивать оптимальную работу организма человека. Каждый вид отвечает за определенную функцию, в совокупности они помогают организму работать без перебоев. При отклонениях в соотношении баланса белка в крови назначается комплексное лечение, направленное на устранение причины возникновения дисбаланса. Функции глобулинов: Для образования белков в крови человеку необходимо получать достаточное количество аминокислот. За процесс образования глобулинов отвечают лимфоциты, печень, кишечник. Выводятся из организма неактивные белки печенью, селезенкой, лимфатическими узлами, а также почками, ЖКТ (желудочно-кишечным трактом). Что такое глобулин, знать необходимо. Это позволит не пропустить изменения в состоянии здоровья и вовремя обратиться к специалисту, пройти обследование и выяснить, какая группа белков вышла за пределы нормы. Фракции глобулинов — оптимальный баланс компонентов, образующих единый показатель в анализе крови. Такое исследование как анализ глобулярных белков позволяет провести комплексную диагностику состояния защитных функций организма, работы внутренних органов. Если в ходе общего исследования крови выявлено отклонение в составе альбумина и глобулина, то требуется провести детальное обследование, при котором каждый белок обследуется отдельно. В таком случае происходит оценка фракции глобулинов. Хотя каждый белок исследуется отдельно, точный результат для постановки диагноза зависит от общей картины анализа. Несмотря на то, что иногда фракции глобулинов находятся в абсолютной норме, при детальном обследовании выявляются отклонения в той или иной группе белков. Каждое заболевание имеет типичное изменение: Фракции глобулинов дают возможность определить состояние организма, выявить наличие проблем со здоровьем после сдачи анализа. Анализ может быть как с общим показателем белков, так и развернутым, в котором каждый белок будет исследован отдельно. Анализ на глобулины — что это такое, когда и зачем его делать? Сама процедура представляет собой взятие венозной крови. Исследования на содержание глобулина в крови назначаются в следующих случаях: При отклонениях от нормы специалист должен установить причину, по которой произошли изменения. Чаще всего отклонения от нормы свидетельствуют о таких процессах: Количество белков регулируется половыми гормонами, в частности — эстрогенами, которые их повышают, и андрогенами, что понижают уровень глобулинов. Это обуславливает тот факт, что в женском организме содержание белка выше, чем в мужском. Заподозрить нарушения в организме можно самостоятельно, на это указывает ряд симптомов: При получении анализа могут быть небольшие неточности, так как в каждой лаборатории установлено разное оборудование. На бланке результатов обычно указано среднее значение нормы для данного исследования. На результаты могут повлиять беременность, сильная нагрузка, период лактации. Повторный анализ проводится в том случае, если полученные результаты сомнительны. Исследование на содержание белка в крови указывает на состояние здоровья. В случае понижения или повышения одного или группы белков имеет место заболевание, которое определяется в ходе дополнительной диагностики. Для того чтобы проверять состояние организма, следует сдавать общий анализ крови раз в год. boleznikrovi.com
Белки в организме человека выполняют множество функций: поддерживают постоянство крови, принимают участие в процессах свертывания крови, входят в состав гормонов, ферментов, принимают участие в иммунных процессах.
Уровень белка и белковых фракций определяют для диагностики различных заболеваний, для оценки происходящих при заболеваниях сдвигов, для выбора адекватной тактики лечения.
В норме в сыворотке крови концентрация общего белка составляет 65-85 г/л.
Низкое содержание общего белка (гипопротеинемия) бывает при:
Повышенное содержание общего белка в плазме крови (гиперпротеинемия) встречается при дегидратации (при обширных ожогах, тяжелых травмах).
Определяют также отдельные фракции белков в плазме крови.
У здорового человека в плазме крови содержание альбумина составляет 35-50 г/л (52-65% от общего белка).
Повышенное содержание альбуминов (гиперальбуминемия) в плазме крови бывает при тех же состояниях, что и гиперпротеинемия.
Гипоальбуминемия (пониженная концентрация альбумина) бывает при беременности, при заболеваниях, приводящих к гипопротеинемии.
Нормальное содержание других белковых фракций в плазме крови:
Содержание альфа-1-глобулинов увеличивается при острых и обострениях хронических воспалительных процессов, при поражении печени.
Увеличивается фракция альфа-2-глобулинов при острых воспалительных процессах (особенно гнойных), аутоиммунных, ревматических заболеваниях, нефротическом синдроме, злокачественных опухолях.
Содержание альфа-2-глобулинов в плазме крови снижается при токсических гепатитах, панкреатите, сахарном диабете.
Увеличение фракции бета-глобулинов встречается при гипотиреозе, заболеваниях печени, кровоточащей язве желудка, нефротическом синдроме.
Рост фракции гамма-глобулинов бывает при воспалительных процессах (хронических активных гепатитах, циррозе печени), бактериальных и вирусных инфекциях, коллагенозах (ревматоидном артрите, системной красной волчанке).
Низкое содержание гамма-глобулинов выявляют при состояниях, приводящих к истощению иммунной системы (иммунодефицитах).
Специфические белки крови активно участвуют во многих иммунологических процессах, в свертывании крови, оказывают влияние на течение воспалительного процесса.
В норме в сыворотке крови концентрация кислого альфа-1-гликопротеина составляет 13,4-34,1 мкмоль/л.
Содержание этого белка в плазме крови увеличивается при воспалительных процессах (ревматических заболеваниях, инфекциях, травмах).
Пониженное содержание кислого альфа-1-гликопротеина бывает при нефротическом синдроме, тяжелых поражениях печени, приеме эстрогенов.
Нормальные показатели активности альфа-1-антитрипсина:
Этот показатель повышается при острых гепатитах, остром и хроническом панкреатите, раке шейки матки и других новообразованиях, лимфогранулематозе.
Снижение активности альфа-1-антитрипсина бывает при врожденной антитрипсиновой недостаточности, нефротическом синдроме, респираторном дистресс-синдроме, коагулопатиях.
Нормальное содержание сывороточного белка амилоида А не превышает 0,4 мг/л.
Повышенное содержание данного белка в сыворотке крови бывает при амилоидозе, через несколько часов после инсульта.
В плазме крови в норме концентрация церулоплазмина – 300-580 мг/л.
Низкий уровень церулоплазмина встречается при гепатоцеребральной дегенерации (болезни Вильсона-Коновалова), нефротическом синдроме, тяжелом поражении печени.
Уровень церулоплазмина возрастает при острых и хронических инфекционных заболеваниях, инфаркте миокарда, гепатите, циррозе печени, лимфогранулематозе, злокачественных образованиях любой локализации.
Показатели азотистого обмена определяют для оценки функции почек, для исключения почечной недостаточности.
В норме в плазме крови содержание мочевины, конечного продукта распада белков, составляет 2,5-8,3 мкмоль/л.
Диагностическую ценность представляет лишь повышенное содержание мочевины в плазме крови. Концентрация мочевины увеличивается при следующих патологиях:
В норме концентрация креатинина, конечного продукта распада креатина – 44-97 мкмоль/л.
Повышенное содержание креатинина в плазме крови – неотъемлемый признак почечной недостаточности. Также креатинин может повышаться при акромегалии, гипертиреозе, сахарном диабете, обширных ожогах, кишечной непроходимости.
Мочевая кислота – продукт обмена пуриновых оснований.
Нормальное содержание мочевой кислоты зависит от пола и возраста:
Повышенное содержание мочевой кислоты встречается при подагре, при нарушениях работы почек, повышенном образовании пуринов при лейкозах, В12-дефицитной анемии, острых инфекционных заболеваниях (скарлатине, пневмонии), сахарном диабете, псориазе, острой алкогольной интоксикации.
Содержание аммиака в сыворотке крови в норме – 15-45 мкг/дл.
Повышенная концентрация аммиака в сыворотке определяется при вирусном гепатите, циррозе и раке печени, некоторых ферментопатиях (гиперлизинемии, орнитемии, синдроме Рея), на фоне систематического употребления фуросемида, наркотических анальгетиков, барбитуратов.
comp-doctor.ru Низкий уровень глобулина в крови означает тип белковой недостаточности в организме Глобулины одна из групп сывороточных белков, другая группа альбумин. Глобулины включают гамма-глобулины (антитела), различные ферменты и белковые молекулы, которые выполняют транспортную функцию, функцию переноса гормонов и ионов металлов. Конкретный профиль глобулинов определяется электрофорезом белков сыворотки крови. При электрофорезе (на бумаге или агарозе) происходит разделение белков в электрическом поле в зависимости от их размера и заряда. Существуют четыре основные группы глобулинов: альфа-1-глобулины, альфа-2-глобулин, бета- и гамма-глобулины. Некоторые глобулины образуются в печени, а другие вырабатываются иммунной системой. Глобулины, синтез которых осуществляется иммунной системой наиболее важны и обычно называются иммуноглобулины. По своей сути иммуноглобулины – антитела. Поскольку гамма-фракция обычно составляет большую часть глобулинов, то при низком уровне глобулинов в крови в первую очередь следует думать о дефиците антител. Оптимальный диапазон глобулинов в организме составляет от 23 до 28 г / л. Наряду с определением отдельного содержания глобулинов и альбуминов, обычно рассчитывают отношение альбумин / глобулины (альбумино-глобулиновый коэффициент) В идеале соотношение альбумина к глобулинам равно 1,0 или выше. Растворимость и электрофоретическая подвижность глобулинов ниже, чем для альбумина. Этот тест является важным, поскольку она помогает в диагностике различных заболеваний болезни печени, почек (протеинурия), цирроза печени, аутоиммунных заболеваний, лейкозов и гормонального дисбаланса. При этих заболеваниях наблюдается значительное падение уровня альбумина. Следует отметить, что низкое отношение альбумин/глобулины может отражать избыточную продукцию глобулинов при таких заболеваниях, как множественная миелома или неадекватная продукция глобулинов при циррозе печени. Гипоглобулинемия – это состояние при котором наблюдается низкое содержание глобулинов в крови. Это состояние может быть признаком заболевания почек. В идеале белок в моче практически отсутствует. Это потому, что в процессе образования мочи, при фильтрации плазмы крови через клубочки, они не пропускают такие большие структуры как клетки крови и белки. Однако, при почечных инфекциях структура клубочка нарушается, что приводит к попаданию белков в мочу. Потеря белков с мочой – одна из причин гипоглобулинемии. Другое состояние, которое сопровождается низким уровнем глобулина – острая гемолитическая анемия. При острой гемолитической анемии эритроциты крови разрушаются или в сосудах или в другом месте в тела. Нормальная продолжительность жизни эритроцитов составляет около 120 дней. Однако, когда эритроциты разрушаются в организме до завершения 120 дней, то говорят о гемолитической анемии. А так как клетки крови построены из белковых молекул, их разрушение и последующее удаление из организма приводит к дефициту белка, который проявляется в виде гипоглобулинемии. Среди других причин низкого уровня глобулина в крови — наличие заболеваний печени. Заболевания печени часто приводят к желтухе, которая есть не что иное, как увеличение уровня билирубина, которое возникает из-за повышенного разрушения эритроцитов в организме. Целиакия и воспалительные заболевания кишечника также может привести к низким уровням глобулина в организме. Недоедание и такие заболевания как квашиоркор и маразм могут привести к низкиму уровню глобулина в организме. Гипоглобулинемию не очень трудно выявить и диагностировать. Это потому, что гипоглобулинемия проявляется рядом симптомов, которые помогают в идентификации этого состояния. Это отеки конечностей и тела, повышенная восприимчивость к инфекционным заболеваниям из-за снижения иммунитета и т.д. Для подтверждения низкого уровня глобулина, необходимо в лаборатории определить содержание глобулинов и альбумина. Таким образом, если вы случайно заметили любые из перечисленных симптомов, необходимо немедленно обратиться к врачу, так как это может быть индикатором основных основного заболевания. Для определения уровня глобулинов в лаборатории в крови определяют общий белок и альбумины. Разница между ними и есть глобулины. biohimik.net — 9 129 Определить соотношение форменных элементов кровеносной системы и белковых элементов можно с помощью биологического параметра. В медицине он называется скорость оседания эритроцитов. Для врача, исследование на СОЭ является одним из составляющих при постановке диагноза. Так как он изменяется при определенных патологиях или сбоях в работе организма. Эритроциты – это клетки, которые содержатся в кровяных сосудах. В здоровом организме они имеют отрицательный заряд. Каждая клетка находится в плазме отдельно друг от друга, так как все они имею одинаковый заряд. Это обусловлено физическими законами, поэтому они не соединяются между собой. Если возникает определенное влияние тяжести на них, то постепенно, по одной клетке, они оседают. Чаще всего они имеют незначительную скорость движения. Когда в организме происходит сбой, например, меняется состав плазмы, то свой заряд они теряют. То есть происходит изменение белкового баланса, при котором электролиты не имеют никакого заряда. И изменяется их скорость движения, она может повышаться или понижаться. Показатель СОЭ у женщин повышается из-за активного слипания эритроцитов в плазме. Такое происходит при воспалительном процессе, который может иметь острую или хроническую форму. Инфекция сопровождается повышением белковых веществ в крови. Состояние спровоцировано развитием следующих заболеваний: Кроме этого скорость оседания изменяется в сторону увеличения из-за снижения числа альбуминов в кровеносной системе. Это возникает при нефритическом заболевании, опухолях в печеночной системе, гепатите, имеющем паренхиматозную форму. Норма СОЭ в крови у женщин Чаще всего расстройства в пищеварительном тракте влияют на количество альбуминов, так как плохая всасываемость питательных элементов отражается на их количестве. Состояние СОЭ меняется в зависимость от других показателей – это пигменты, желчный сок, лецитин, холестерин. Когда они отклоняются от стандартов, то электролиты изменяют свою скорость. Такая ситуация возникает при интоксикации, анемии, травмировании, инфаркте. Также повышение происходит при беременности, климаксе, во время приема лекарственных средств, которые относятся к группе гормональных веществ. Женщины, которые придерживаются строгого диетического питания, или вовсе отказываются от пищи, подвергают свое здоровье опасности. В медицине выделяют три фактора, которые влияют на уменьшение СОЭ у женщин. Первый – это ацидоз, при котором происходит сбой кислотно-щелочного баланса. Вторая причина – это увеличение показателя содержания билирубина, что называется гипербилирубинемия. К третьему фактору относится сгущение кровеносной жидкости. Вязкость плазмы повышается по причине увеличения числа эритроцитных клеток. В организме понижение СОЭ от нормы возникает при таких патологиях как: Симптоматика отклонения от нормы СОЭ у женщин связана с тем, какое заболевание спровоцировало изменение. Чаще всего, повышение скорости эритроцитов сопровождается следующими симптомами: Уменьшение скорости эритроцитов сопровождается такими симптомами, как кровотечение из носовой полости, резкое снижение веса, рвотные рефлексы, тошнота, отдышка, кашель, носящий сухой характер, слабость. Кроме этого, образование гематом при незначительном травмировании свидетельствует о снижение скорости оседания эритроцитов. Существует таблица СОЭ нормы у женщин по возрасту, в ней отображается показатель, который характерен для здорового организма. Однако, стандартные данные могут отличаться при следующих причинах: Для женщины в период беременности норма СОЭ в крови составляет от 13 до 45 мм/ч, но во многом зависит от индивидуальных особенностей. При климаксе скорость оседания равняется 12-50 мм/ч. Лабораторное исследование скорости оседания эритроцитов крайне важно, оно помогает выявить развитие инфекционного и воспалительного процесса. Но, такой анализ не способен указывать на причину патологии, а также место нахождения очага. В лабораториях анализ на СОЭ может исследоваться 2 разными методами. Они отличаются между собой по шкале результата и технике забора материала. Первый способ по Панченкову является самым распространенным. Анализ берут из пальца, такое исследование проводится во всех государственных медицинских учреждениях. В процессе исследования применяется специальный аппарат, который имеет капилляры вставленные в штатив. В кровь добавляется реактив лимонного кислотного натрия, он препятствует свертываемости крови. В таком состоянии кровяная жидкость находится около 60 минут, после чего готов результат. Второй метод – по Вестергену. Отличительной его чертой является более точные данные при диагностике воспалительных заболеваний. Материал для исследования берется из вены, при этом натощак. Для предотвращения свертываемости используется цитрат натрия. Эта методика имеет 200 делений в аппарате. При применении данного метода учитываются некоторые сложности, ему присущие: Поэтому при сомнениях больному могут назначаться дополнительные анализы, а также врач может назначить повторное проведение этого исследования. СОЭ норма для женщин может проверяться по разным причинам. Довольно часто биохимический анализ крови на СОЭ производится при плановом или профилактическом осмотре. Таким способом врач определяет степень работоспособности организма. При наличии отклонений назначается дополнительное обследование для выяснения причин расстройства. Также исследование скорости оседания эритроцитов назначается при обращении больного с инфекционными патологиями, ацидозом, эритремией. Без него не обходится обследование на выявления нарушений в дыхательной системе. Назначается лабораторный анализ при следующих болезнях: На основе всех данных результатов, врач составляет комплексное лечение. Для того чтобы выявить эффективность терапии, через неделю назначается сдача повторного анализа на выявления скорости оседания эритроцитов. Когда доктор видит, что лечение не привело к улучшению показателей, производится смена медикаментозной терапии на другую. Ничего сложного нет в подготовке к исследованию крови. Для получения достоверных результатов пациентке требуется соблюдать некоторые рекомендации лечащего врача. Перед сдачей материала нельзя употреблять любые продукты питания. Последний прием пищи происходит за 12 часов. Исключить за сутки употребление спиртосодержащих напитков, а также под запретом белковая еда. За день до посещения лаборатории требуется оградиться от любых неблагоприятных эмоциональных состояний. Также не рекомендуется в это время испытывать сильные физические нагрузки на организм. Важно обратить внимание, что исследование крови на скорость движения эритроцитов не производится, когда пациент выполняет некоторые другие процедуры. Так, например, нельзя делать СОЭ при вакцинации женщины от гепатита В. Прием витамина А, влияет на конечный результат лабораторного исследования. Врачи запрещают сдавать кровь на биохимический анализ, если человек лечится такими лекарственными препаратами, как: Когда врач назначает этот анализ крови, то он уточняет у пациентки симптоматику, производит опрос. При обнаружении, что больная использует медикамент, который относится к запрещенной группе, то на время отменяется его прием. Желательно за пять дней прекратить его принимать, и тогда анализ будет иметь более точный результат. У доктора появляются сомнения в постановке диагноза, когда скорость достигает 70 мм/ч. На фоне развития в организме злокачественных образований повышается не только СОЭ, но также изменению подвергается гемоглобин. Он резко понижается до отметки в 80-70 единиц. Кроме того, в анализе больного можно увидеть, что вырос показатель лейкоцитов. Когда скорость эритроцитов повышена длительное время, то это говорит о злокачественном новообразовании. Место нахождения опухоли может быть: Кроме того скорость кровяных клеток увеличивается при доброкачественых образованиях, например: Исследование крови на скорость эритроцитов не позволяет поставить диагноз онкология пациентке. Для более точной клинической картины необходимо пройти другие диагностические процедуры. Только на основе полных данных о здоровье и состоянии внутренних органов доктор определяет болезнь. После составляет точный и правильный план лечения, на основе характерных индивидуальных особенностей больной. По завершению курса терапии назначается дополнительный биохимический анализ на скорость ОЭ, который будет являться контрольным. — 9 129 1analiz.ru Организм женщины настолько тонко устроен, что даже скорость оседания эритроцитов в нем меняется постоянно. Норма СОЭ для женщин зависит не только от возраста, но и от колебаний гормонального фона. Однако оседание эритроцитов имеет большое диагностическое значение, оно сигнализирует о присутствии воспаления в организме, поэтому контроль этого показателя обязателен. Норма СОЭ у женщин или отклонение от нее в ту или иную сторону свидетельствует о воспалении и многих патологиях, связанных с ним. Относительность реакции говорит о том, что изменения могут наблюдаться и при некоторых физиологических состояниях. Несмотря на нестабильность скорости оседания эритроцитов у женщин, этот показатель вкупе с простейшими лабораторными исследованиями дает врачу представление об общем состоянии пациента. Под СОЭ понимают быстроту распада биологической жидкости на составляющие: прозрачную плазму и осадок из склеившихся между собой форменных элементов. Происходит это под действием гравитации в обычной пробирке. Эритроциты — самые весомые элементы плазмы, скорость их естественного оседания – суть реакции. Отклонения от нормы могут происходить под влиянием чистой физиологии: диета с недопоступлением положенного количества питательных веществ, недостаток кислорода, переутомление, бессонница, пожилой возраст. В этом случае корректировка наступает быстро: прогулки на свежем воздухе, крепкий сон, нормальный рацион. Если причины иные, нужна консультация врача. Обычно эритроциты оседают медленно, ускорить реакцию может инфекция, травма, аллергия – любое состояние, способное повысить концентрацию белка в плазме (пиелонефрит, пневмония, ревматоидный артрит). Конечно, анализ происходящего в организме всегда коррелируется с лейкоцитозом и количеством эритроцитов, тромбоцитов, гемоглобина. При проведении исследования, кроме того, ориентируются на следующие моменты: Особенностью показателя является ее не 100% объективность, то есть реальная оценка состояния здоровья пациента невозможна только по этой реакции. Иногда СОЭ остается нормальной и при развитии воспаления. Достоверность результат предполагает: Сочетание этих факторов должно делать анализ максимально достоверным. СОЭ – это компонент общего анализа крови (ОАК), который входит в обязательный минимум клинического обследования каждого пациента, обратившегося за медицинской помощью. Проводят такой анализ и при диспансеризации населения, плановых профилактических осмотрах, для контроля эффективности противовоспалительной терапии. Кроме того, есть специальный список болезней, которые требуют регулярного проведения анализа крови на СОЭ. К ним относятся: Обычно эритроциты заряжены отрицательно, поэтому в норме, находясь в плазме, они отталкиваются друг от друга, следуя законам физики. Если отдельные элементы под влиянием гравитации выпадают в осадок, то скорость такой реакции минимальна. Но стоит под воздействием патологических или физиологических причин измениться биохимическому составу крови, как разбалансировка белковых фракций приведет к нейтрализации заряда красных кровяных телец, придаст части элементов положительный заряд, и они словно мостики начнут соединяться друг с другом – агрегировать, склеиваться, образуя напоминающие монеты столбики. Это и используют при постановке диагностической пробы СОЭ. В современной медицине есть несколько вариантов определения скорости реакции оседания: Самым современным способом подтверждения воспалительного процесса в организме считается европейский стандарт СРП – определение С-реактивного протеина, исключающий человеческий фактор, но он пока доступен не всем в силу своей дороговизны. За рубежом метод Панченкова и Вестергрена давно не применяются, как устаревшие с течением времени. Норма СОЭ в крови у женщин в среднем составляет около 10 мм/час. Значение определяется массой факторов. Основным является наличие воспаления. Но возраст играет не последнюю роль в скорости реакции. У женщин это проявляется особенно отчетливо: отдельная возрастная категория имеет свои оптимальные значения. Есть специальная таблица, где представлена норма СОЭ у женщин по возрасту: На СОЭ в период вынашивания младенца и при родоразрешении влияет количество гемоглобина. Родовые кровотечения провоцируют потерю эритроцитов с ростом лейкоцитов, лимфоцитов и увеличением скорости оседания эритроцитов.В период полового созревания женский организм демонстрирует норму СОЭ в пределах от 3 до 17 мм/час. Она немного варьирует при разных физиологических моментах (месячные, например) или в момент травм, прививок, ОРЗ и ОРВИ, гайморит. Репродуктивный возраст предполагает колебания СОЭ в рамках от 2 до 18 мм/час. Здесь уровень коррелируется с диетами, приемом контрацептивов, месячным циклом. Тем заметнее изменение показателя СОЭ при беременности (от 5 — 20 до 22 — 45). Все зависит от игры гормонов. Отклонения СОЭ к 40 годам обусловлены развитием сердечно-сосудистых патологий, легочных заболеваний, артритов, нарушений в системе пищеварения, мочеполовых органах, в ЦНС. После 40-46 лет начинается подготовка женского организма к менопаузе. Границы нормы становятся шире: от 0 до 26 мм/час. Идет гормональная перестройка, проявляются латентно текущие эндокринные патологии, остеопороз, варикоз, начинают разрушаться зубы. В 50 лет фоновые изменения незначительны, поскольку ведущим симптомом становится климакс. Новая корректировка рамочных значений происходит после 60 лет: от 2 до 56 мм/час и означать эти границы могут количество заболеваний, которые накопились у женщины к этому возрасту, препаратов, которые она принимает ежедневно. Если показатели СОЭ значительно отличаются от нормальных возрастных – это повод для обращения к врачу. Расшифровка анализов – его прерогатива. Таким образом, СОЭ, кроме констатации воспаления, свидетельствует и о диспротеинемии, чем она больше, тем выше СОЭ. Причем у женщин и мужчин есть разночтения, что связано с меньшим числом эритроцитов у женщин при одновременно высоком показателе фибриногена и глобулинов. Рост СОЭ может быть физиологическим и патологическим. К первому относят: Второй включает: Норма СОЭ в крови у женщин после 50 лет находится в рамках от 1 до 27 мм/час. Любое повышение показателя в этом возрасте связано с гормональной перестройкой организма. Но при этом нельзя забывать, что в зависимости от индивидуальных особенностей женщины, гормоны могут незначительно влиять на СОЭ. В этом случае повышение может быть обусловлено наличием фоновых соматических болезней. На уровень СОЭ в крови после 50 лет оказывают влияние: Еще раз следует подчеркнуть, что только изменение СОЭ – не повод расстраиваться. При плохих результатах анализ следует повторить, пройти дообследование в случае необходимости. И только потом искать причину колебаний, диагностировать болезнь и лечить ее. После курсового лечения показатель нормализуется в среднем через месяц, но может оставаться высоким в течение полугода. Существует понятие «ложно высокого РОЭ», которое объясняется технической ошибкой. Поэтому пересдача анализа никогда не будет лишней. Повышение показателя сопровождается определенной симптоматикой: бледность кожи, боли в желудке, головокружения, мигрень, хроническая усталость, подташнивание, диспепсия, тахикардия, немотивированное чувство тревоги. Своевременная диагностика – залог успешной терапии. В отсутствии необходимого лечения возникают осложнения: нарушения функции почек с визуальными примесями в моче, дизурия, недержание мочи, малокровие, патология билиарной системы, сердечно-сосудистые расстройства, инфекции. Как повышать, так и снижать СОЭ могут причины, которые нельзя игнорировать. Понижать показатель может: При этом низкий уровень СОЭ сопровождается своими симптомами: слабость, разбитость, потливость, субфебрильная температура, сонливость, одышка, диспепсия, головная боль, сухость кожи, изменение ее оттенка — признаки интоксикации организма. При отсутствии своевременного обращения к врачу возникают опасные последствия: прогрессирование инфекции, депрессия, боли за грудиной, астмоидные явления, ломкость волос и ногтей. Предупредить развитие болезни, проще, чем лечить ее, об этом нужно помнить. Но уровень СОЭ в крови нарушен, нормализовать его можно достаточно просто. Нужно устранить причину отклонения от нормы, понимая, что СОЭ – это симптом, но не сама болезнь. Длительно высокая реакция сохраняется при лечении переломов, курса терапии системных заболеваний, беременности. Во всех других вариантах следует сбалансировать свой пищевой рацион, отказаться от вредных привычек, привести в норму свой вес, заняться физкультурой, больше времени проводить на свежем воздухе и санировать все очаги хронической инфекции в организме. В этом случае СОЭ достаточно быстро вернется к нормальным показателям. Есть прекрасный рецепт народной медицины: чай из трав, где 6 частей приходится на листья и ягоды брусники, а остальные по одной должны составлять: малина, листья мать-и-мачехи, ромашки и шиповника. Помните, что повышение СОЭ может быть лабораторной ошибкой. Не ленитесь сдать кровь еще раз и будьте здоровы. kardiobit.ru Впервые зависимость характера изменения крови от наличия патологии в организме была замечена еще в 1918 году в шведской лаборатории, и с тех пор, несмотря на значительные прорывные достижения современной диагностики, этот тест остается одним из основных в общем клиническом анализе крови. Какая норма СОЭ в крови у женщин по возрасту и состоянию (например, у беременных), что может означать при расшифровке анализа уровень ниже или выше нормы? Каждому, кому приходилось обращаться к врачу по поводу заболевания, приходилось сдавать, кроме прочих, анализ крови на СОЭ. Расшифровка этой аббревиатуры обозначает «скорость оседания эритроцитов». Наша кровь может образовывать два слоя: в верхнем собирается плазма и лейкоциты (белые кровяные тельца), а в нижнем, буром слое оседают слипшиеся, или агрегированные красные кровяные тельца – эритроциты. Процесс оседания происходит постоянно, и показатель, обозначающий, с какой высоты слоя в течение часа все эритроциты переместятся вниз, то есть осядут, и является этой скоростью. СОЭ до 20 мм/ч в ОАК у женщин будет показателем нормы, однако для каждого возраста существуют более уточненные градации. Этот анализ является неспецифичным, то есть не несет точной медицинской информации, а только может указать на имеющееся неблагополучие в организме в виде очагов воспаления, или уже задолго до вступления болезни в полную силу, поэтому его показатели учитываются только вкупе с результатами других анализов. Кратковременное повышение СОЭ может случиться и у совершенно здорового человека по физиологическим причинам. Однако при установленных заболеваниях контроль СОЭ позволяет наблюдать достоверную динамику протекания воспалительного процесса или свидетельствовать о наступлении улучшения от лечения. Такой анализ всегда назначается врачами при скрининговых тестах для определения эффективности лечения при разных заболеваниях, в том числе и онкологических, и является обязательным элементом профилактических осмотров населения. О том, каковы норма скорости оседания эритроцитов и причины отклонений расскажет программа «Жить здорово!»: Вы знаете, каковы симптомы пониженного гемоглобина у женщин? Узнайте больше прямо сейчас! О причинах понижения лейкоцитов в крови у женщин можно узнать из этой статьи. Тестостерон свободный понижен у женщин — что это означает и чем опасно? Ответ на вопрос ищите в этой публикации. Методика способа основана на разности плотности эритроцитов и плазмы. Исследуемую кровь смешивают с веществом, препятствующим свертыванию крови, то есть коагулянтом и помещают в специальный сосуд с делениями. Через 1 час измеряют высоту слоя плазмы В российских лабораториях применяется два метода определения нормы СОЭ – Панченкова и Вестергрена. Они не отличаются принципиально друг от друга, однако результаты их схожи только в пределах норм, а при увеличении скорости оседания результаты заметно разнятся. Поэтому нужно уточнять в лаборатории метод исследования. Кровь на анализ забирается из пальца, предварительно нельзя есть в течение 8 часов минимум, накануне не стоит принимать физиотерапевтические процедуры, снотворное, проходить рентген, употреблять много соленой или жирной пищи. Срок исполнения анализа обычно не превышает 24 часов. Для сравнения показателей теста за период времени сдавать кровь рекомендуется в одной лаборатории, чтобы снизить погрешность измерений. В Европе считается нормой показатель теста от 0 до 20 мм/ч. В нашей стране СОЭ в норме у женщин составляет 2-15 мм/ч. Нормальные показатели СОЭ для женщин, так же как и в других анализах, соответствует показателю, выявленному у 95% здорового населения. Значения СОЭ меняются зависит от пола, физического статуса, особенностей здоровья и значительно зависят от изменений в организме, возрастных в том числе. Норма СОЭ в крови у девочек, взрослых и пожилых женщин по возрасту в таблице: Если у женщины низкая СОЭ, то причиной могут быть как погрешности в диете или приеме каких-то препаратов, так и серьезные системные заболевания, требующие безотлагательного лечения. Замедленную реакцию оседания эритроцитов могут вызвать: Если вы хотите узнать, о чем говорит пониженный эстрадиол у женщин, прочтите нашу публикацию. О том, какие продукты повышают иммунитет у взрослых, читайте в данном материале. Причины повышенного гемоглобина у женщин подробно рассмотрены в этой статье. Когда у женщины наблюдается стойкое повышение СОЭ, то, скорее всего, в организме есть острые или хронические очаги воспаления или другие патологии. Степень отклонения от нормы свидетельствует о тяжести или запущенности заболеваний. Следующие состояния женщины могут явиться причиной повышения СОЭ: Каждая женщина, внимательно относящаяся к своему организму, знает, когда паниковать не стоит и можно подождать, когда улягутся физиологические бури, или закончится серьезное лечение, влияющее на содержание нормы СОЭ. Однако она должна услышать и серьезные «звоночки» организма и поспешить к врачу. Не стоит откладывать обследование в следующих случаях: Показатель СОЭ не может быть достоверным свидетельством наличия патологии в отсутствие дополнительных методов диагностики. Он зависим от слишком большого количества процессов в организме, чтобы быть точным и непогрешимым свидетелем болезни. Бывает и такое, что при сильных повышениях СОЭ человек оказывался совершенно здоров. Часто случаются ситуации, когда кровь онкологически больных людей демонстрирует верхний предел нормы СОЭ. Однако нельзя надеяться на авось и обратиться следует к диагносту, который примет во внимание все более и менее значимые лабораторные данные и даст им оценку. beautyladi.ru Организм человека реагирует на болезнь не только плохим самочувствием, но и «поведением» крови – усиленной выработкой лейкоцитов, снижением уровня эритроцитов, ускорением СОЭ. Последний биологический маркер был открыт в конце XIX века и с тех пор позволяет с высокой вероятностью определять наличие патологических состояний в организме. Для этого показатели, обретенные в результате исследования образцов крови, сравнивают с нормой. Рассмотрим разные способы измерения СОЭ, а также, какой должна быть норма СОЭ у женщин в крови, у представителей противоположного пола и детей. Вконтакте Facebook Одноклассники Под скоростью оседания эритроцитов (так расшифровывается СОЭ) понимается уровень опадания красных телец на дно пробирки с кровью за определенный промежуток времени – за 1 час. Нелишне запомнить, что СОЭ в крови имеет и такое название – РОЭ, означающее реакцию оседания эритроцитов. Красные тельца «отделяются» от плазмы и опадают на дно емкости под действием гравитации (земного притяжения), так как они имеют больший удельный вес, чем белки плазмы. Один из первых исследователей этого метода изначально заметил, что в крови беременных женщин эритроциты оседают значительно быстрее. Заинтересовавшись такой реакцией, ученый стал наблюдать за поведением красных клеток и в крови заболевших людей, и обнаружил, что при инфекциях и воспалениях исследуемые образцы быстрее «расслаиваются» на плазму и форменные элементы крови. Для предотвращения быстрого свертывания анализируемой крови в емкость с образцом стали вводить антикоагулянты. На скорость оседания красных клеток влияют так называемые белки острой фазы – фибриноген, С-реактивный белок, иммуноглобулины и остальные антитела, появляющиеся в плазме при наличии очага воспаления. Чем больше в крови маркеров воспаления, тем выше СОЭ и тем, вероятно, интенсивнее протекает патологический процесс в организме. Таблица. Норма СОЭ у женщин Показатель СОЭ не отличается стабильностью и способен меняться в зависимости от времени суток или вида деятельности женщины. У беременных женщин также наблюдается ускорение реакции опадания красных телец. Тесты для измерения СОЭ используются более сотни лет, несмотря на то, что это исследование не является специфичным, то есть указывающим на конкретное заболевание. Сегодня распространены 2 основных метода исследования. В международной практике используется метод определения СОЭ по Вестергрену, считающийся более чувствительным, а потому и наиболее точным. Основные принципы метода: В некоторых лабораториях образцы крови разводят сначала этилендиаминтетрауксусной кислотой (ЭДТА) в соотношении 1,5 мг/мл и затем – физиологическим раствором или цитратом Na в пропорции 4:1. Система для измерения СОЭ по методу Вестергрена Длинная стеклянная микропипетка, называемая капилляром Панченкова, градуирована на 90 мм и имеет специальные метки «Р» и «К». Процесс несколько отличается от предыдущего. Способ соотношения и фиксации полученных данных аналогичен предыдущему методу. Если полученная в результате исследования величина равна норме, наличие воспаления или инфекции с большой долей вероятности исключается. Нормативные значения СОЭ у мужчин несколько отличаются от нормы женщин: Уровень СОЭ может отклоняться в обе стороны в зависимости от индивидуальных особенностей организма. Такие отклонения отмечаются примерно у 5% мужчин. Оборудование для исследования СОЭ Интервал показателей, сколько должно быть СОЭ в крови у маленьких пациентов – 1-10 мм/ч. По мере взросления ребенка норма СОЭ в его крови немного повышается и достигает взрослых показателей. Норма для мальчиков-подростков составляет 2-10 мм/ч, уровень нормы для будущих женщин – 2-15 мм/ч. Чтобы убедиться в неспецифичности результатов анализа крови на СОЭ, достаточно увидеть перечень заболеваний, при которых этот показатель значительно превышает нормальные значения. Он охватывает заболевания сердца и сосудистой системы, гематологические и опухолевые патологии, инфекции и аутоиммунные состояния: У женщин, кроме перечисленных факторов, может произойти незначительное превышение нормы СОЭ при беременности, в послеродовом периоде и при месячных. Увеличению показателя способствует и употребление некоторых лекарств. Посмотрите, что говорит Елена Малышева об анализе СОЭ: Вконтакте Facebook Одноклассники bvk.news Поиск zdorrov.com Скорость оседания эритроцитов (СОЭ) – лабораторный тест, в ходе которого определяется время разделения крови на плазму и эритроциты. Несмотря на низкую специфичность теста, норма показателя СОЭ у женщин обязательно определяется в составе общего анализа крови. Среди преимуществ выделяют высокую восприимчивость к любым воспалительным изменениям в организме. Недостаток: невозможность точного выявления причины отклонения от нормы. Известны случаи, когда высокий уровень СОЭ определяется у полностью здоровых женщин. Следует точно знать нормальное СОЭ у женщин для разных возрастов и сроков беременности. Важность уровня СОЭ для женского организма обусловлена высокой чувствительностью лабораторного критерия к развитию в организме воспалительных процессов любой этиологии. В норме эритроциты в кровеносном русле отталкиваются друг от друга, поскольку имеют одноимённый отрицательный заряд. Это позволяет им свободно циркулировать, не слипаясь и не выпадая в осадок. Проникновение чужеродного генетического материала болезнетворных микроорганизмов активирует иммунный ответ. Начинается процесс выработки специфических иммунных белков (иммуноглобулинов). Белки прикрепляются к эритроцитам, делая их тяжелее, в результате чего они начинают быстрее осаждаться. Нередко эритроциты формируют подобие конгломерата (скоплений) различной формы, например, в виде стопки монет. Простота, низкая стоимость и доступность анализа позволяет применять его для первичной диагностики заболеваний уже более одного столетия. Отправить пациентку на анализ может врач терапевт, онколог, инфекционист, хирург, эндокринолог или гинеколог. Норма скорости оседания эритроцитов у женщин определяется при: Важно: тест на СОЭ никогда не применяется для диагностики изолировано от других лабораторных и инструментальных диагностических методик. Показатель является дополнением к общему анализу крови, лейкоцитарной формуле, биохимической диагностике, а также к собранному врачом анамнезу. Читайте далее: Можно ли пить алкоголь перед сдачей крови на анализ и за сколько дней Референсные (допустимые) значения подбираются индивидуально с учётом возраста, стадии менструального цикла или срока беременности. Интерпретировать полученную информацию анализа под силу каждой женщине самостоятельно. Однако полученные данные не имеют диагностической ценности без полного анамнеза. Следует предоставить расшифровку результатов и выяснение диагноза лечащему врачу. В таблице собраны показатели СОЭ, характерные для здоровой женщины до 50 лет. Норма СОЭ у женщин после 30 лет незначительно отличается от более молодого возраста. При этом допускается увеличение показателя до верхних границ нормы после физического и эмоционального напряжения, а также при менструации. Важно: СОЭ при месячных может несколько повышаться. Поэтому для исключения ложноположительных результатов сдавать анализ рекомендуется до или после менструального кровотечения. Ответ на данный вопрос однозначен. Если в результатах анализа указана величина СОЭ 10 мм/ч, то при исключении симптомов инфекционных, аутоиммунных или онкологических заболеваний, можно говорить о физиологическом здоровье обследуемой. Наличие признаков вышеперечисленных патологий (при нахождении СОЭ в норме) – повод для определения комплексного обследования пациентки. Наряду с этим пациенток часто интересует вопрос – а что это значит, если у женщины в анализе указано СОЭ 18 и выше? При выявлении показателей СОЭ свыше 15 для пациенток младше 30, и свыше 20 у пациенток старше 30-ти лет следует провести дополнительное обследование для исключения наличия инфекционных, аутоиммунных и других воспалительных процессов. После наступления менопаузы иммунитет и функциональная активность многих систем органов значительно снижается. Как результат – организм становится восприимчив к инфекциям и другим заболеваниям. После 50 лет даме следует прислушиваться к своему организму и любым изменениям в нём особенно внимательно, а также не пропускать профилактические визиты в поликлинику. Норма СОЭ в крови у женщин после 50 лет представлена в таблице ниже. Важно: наличие хронических заболеваний (варикоз, сахарный диабет, гипертония) могут оказывать искажающее влияние на результаты анализа. Поэтому о них обязательно сообщается сотруднику лаборатории или врачу. В начале ХХ столетия шведский врач R. Fahraeus обратил внимание, что у женщин в положении скорость оседания эритроцитов стабильно отличается от небеременных дам. Его заинтересовал данный феномен. В ходе длительного наблюдения он пришёл к выводу, что СОЭ можно применять для определения факта нормального протекания беременности, а также для первоначального выявления некоторых болезней. При подборе нормальных значений особое внимание следует уделять сроку беременности. Для первого триместра допустимым интервалом считается СОЭ от 10 до 20 мм/ч. Норма СОЭ при беременности во 2 триместре от 10 до 25 мм/ч, а в 3 триместре отмечаются максимально высокие показатели, вплоть до 45 – 50 мм/ч. Однако оптимальной для третьего триместра считается величина приблизительно равная 30 мм/ч. После рождения малыша критерий не сразу возвращается к стандартным значениям. Отклонением считается стабильно высокий уровень СОЭ спустя 2 – 3 месяца после родов. Не нужно забывать, что нахождение показателя в интервале нормальных значений не является гарантией полного здоровья. Некоторые патологические состояния протекают без изменения величины скорости оседания эритроцитов. На повышенное СОЭ у беременных следует обращать пристальное внимание, поскольку это может указывать на воспаление или микробную инфекцию. Любая из этих патологий негативно сказывается на внутриутробном развитии ребёнка. Также резкое изменение уровня СОЭ у беременных может свидетельствовать об угрозе прерывания беременности. Читайте далее: Белок в моче при беременности, в т.ч. и на поздних сроках– норма, причины повышения, терапия Различают 3 основные методики, по которым проводится анализ крови СОЭ: Пациенток часто интересует вопрос – когда увеличение СОЭ можно считать безопасным? Допустимым считается отклонение не более чем на 5 мм/ч. Через 3 – 5 суток следует повторно сдать анализ в том же лабораторном отделении. Стабильно высокие результаты при двукратной повторности анализа требуют дополнительной диагностики (лейкоцитарная формула, С-реактивный белок, биохимический анализ крови и т.д.). После того как врач поставил окончательный диагноз он подбирает методы терапии. Лечение инфекционных воспалительных заболеваний начинается с установления возбудителя. В случае выявления бактериальной природы проводится тест по определению чувствительности возбудителя к известным группам антибиотиков. После чего предпочтение отдаётся антибиотику с максимальной силой воздействия на патогенные бактерии. При выявлении грибковой инфекции аналогично подбираются максимально эффективные антимикотические препараты. Лечение заболеваний вирусной этиологии складывается из применения комплекса лекарств с противовирусной и иммуномодулирующей активностью. Смешанная инфекция требует применения нескольких групп препаратов. Не следует считать народные методы лечения адекватной и полноценной альтернативой методам традиционной медицины. Самостоятельно подбирать лечение и пренебрегать визитом в поликлинику строго запрещено. Применять нетрадиционные методы лечения можно исключительно по согласованию с врачом. Среди народных средств хорошо зарекомендовали себя продукты пчеловодства (мёд и прополис), а также лимонный сок с чесноком. Мёд можно употреблять в чистом виде (при исключении аллергической реакции), а на основе прополиса готовятся водные или спиртовые отвары. Смешанный сок лимона с 2 – 3 головками мелко измельчённого чеснока применяют не чаще 2 раз в сутки после еды. Любое проявление негативной реакции со стороны организма – повод для немедленной отмены народных средств лечения. Читайте далее: Соэ при онкологии, нормальные показатели в крови, взаимосвязь с раком В 2015г. в Институте клеточного и внутриклеточного симбиоза Уральского отделения РАН прошла повышение квалификации по дополнительной профессиональной программе «Бактериология». Лауреат всероссийского конкурса на лучшую научную работу в номинации «Биологические науки» 2017 года. Автор многих научных публикаций. Подробнее medseen.ru Современная медицина обладает возможностями узнать немало о состоянии организма человека по результатам общеклинического анализа крови. Одним из важнейших параметров данного лабораторного исследования является скорость оседания эритроцитов, или СОЭ. Пределы нормальных значений СОЭ различаются у детей, взрослых мужчин и женщин. Что интересно, у представительниц прекрасного пола норма этого показателя варьируется в зависимости от возраста и гормональных изменений в организме (при беременности, менопаузе и пр.) Как же разобраться во всём: когда СОЭ свидетельствует о том, что со здоровьем всё в порядке, в когда указывает на нарушения? Стоит подойти к вопросу последовательно. Определение СОЭ — это неспецифический тест высокой чувствительности, который выявляет присутствие или отсутствие воспалительного процесса в организме, но не конкретно его причину. Кровь, взятая из вены, помещается в особый резервуар и разделяется на 2 слоя с помощью добавления вещества, препятствующему сворачиванию. Наверх выходит прозрачная плазма, а внизу оседают эритроциты. В средней части резервуара находится шкала, как раз на границе плазмы и эритроцитов, которая и показывает скорость их оседания, измеряемую в миллиметрах в час. Забор крови на исследование происходит, как обычно, с утра натощак. Какой-то особенной подготовки не нужно. Но в случаях, если выявлено воспаление, кровь могут взять и днём после еды, чтобы проследить динамику. Усреднённой нормой скорости оседания эритроцитов у женщин являются значения от 2 до 20 мм/ч. Это число обычно выше, чем у мужчин. Также есть множество факторов, влияющих на изменение СОЭ в крови при отсутствии заболеваний и инфекций, в частности, гормональные колебания, происходящие каждый месяц. А в зависимости от возраста показатели нормы различаются так: Что касается изменения СОЭ при беременности, то она всегда идёт в сторону повышения. Имеет значение и комплекция беременной женщины: при плотном телосложении нормой в первой половине беременности являются параметры 18-45 мм/ч, во второй — 30-70 мм/ч; у худощавых женщин — 21-63 мм/ч и 35-85 мм/ч соответственно. Усреднённые значения СОЭ во время беременности — 20-55 мм/ч. Хотя СОЭ у женщин — число нестабильное, всё же оно позволяет врачу разобраться, имеет ли место быть лишь общее недомогание или есть реальное подозрение на инфекцию. В первом случае достаточно будет больше гулять на свежем воздухе, высыпаться и принимать , в другом — нужно тщательное обследование. Когда в организме отсутствует инфекция и воспаление, эритроциты очень медленно оседают. Повышение в плазме концентрации белков — фибриногена и глобулина — происходит сразу, как только начинается воспалительный процесс, а эти белки заставляют эритроциты двигаться быстрее, чем обычно. Разумеется, при подозрении на инфекцию принимают во внимание и прочие показатели анализа крови — количество самих эритроцитов, а также лейкоцитов и гемоглобина. Повышение или понижение СОЭ в результатах общего анализа крови — ещё не повод предаваться панике. Увеличение скорости оседания эритроцитов чаще всего происходит при простуде или вирусной инфекции или гриппе. Этот показатель вновь придёт в норму почти сразу после выздоровления. СОЭ бывает выше нормы в том случае, если женщина до сдачи анализа сидела на строгой диете или, напротив, накануне очень плотно поела. Увеличивается значение и во время месячных, в первые пару месяцев после родов, а также, если имеются какие-либо аллергические реакции. В таком случае через некоторое время стоит пересдать анализ, и если результат соответствует норме, то беспокоиться не о чем. Среди причин, на фоне которых СОЭ в крови повышается, помимо простуды и всего подобного присутствуют: Однако, наличие таких факторов обычно нельзя не заметить и до сдачи обещеклинического анализа крови, а показатель СОЭ только подтверждает уже очевидные проявления заболеваний и патологий. Кроме того, СОЭ может увеличиться в период приёма лекарств, содержащих гормоны надпочечников, при большой концентрации белка в моче и отклонениях от нормальной численности эритроцитов. Несущественное понижение СОЭ в крови у женской части населения чаще всего не говорит о неполадках в организме. Насторожить должен лишь совсем маленький показатель, ниже 2 мм/ч. В большинстве случаев он указывает на то, что в рационе не хватает многих питательных веществ, особенно животного белка и железа, возможно, что даже развивается анемия. Снижается СОЭ у женщин и после резкого стремительного похудения, полуголодных диет или полного голодания на протяжении нескольких суток. Среди прочих причин сниженной СОЭ стоит отметить длительный приём аспирина и некоторых других лекарств, возможные болезни печени и нарушения кровообращения. В любом случае, такой параметр в анализе крови, как СОЭ не обладает высокой информативностью, а лишь даёт предпосылку к дальнейшим обследованиям, выявляющим причину отклонения СОЭ от нормы. загрузка… Автор статьи Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет. Написано статей 163 Отличная статья 2 medickon.com Содержание Одним из основных анализов при беременности является изучение уровня гормона беременности – ХГЧ или хорионического гонадотропина человека. Если будущим мамочкам хочется узнать соответствует ли уровень гормона норме, мы сделали сводную таблицу значений Измерение уровня свободной β-субъединицы ХГЧ позволяет более точно определить риск синдрома Дауна у будущего ребенка, чем измерение общего ХГЧ. Нормы для свободной β- субъединицы ХГЧ в первом триместре: Если ХГЧ не в норме, то: РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка. Норма для РАРР-А в зависимости от срока беременности: Если РАРР-А не в норме: Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А. Если в итоге скрининга у вас был обнаружен повышенный риск рождения малыша с синдромом Дауна, то это еще не повод прерывать беременность. Вас направят на консультацию к врачу генетику, который при необходимости порекомендует пройти обследования: биопсию ворсин хориона или амниоцентез Если вы думаете, что скрининг был проведен неправильно, то вам следует пройти повторное обследование в другой клинике, но для этого необходимо повторно сдать все анализы и пройти УЗИ. К сожалению, бывают такие ситуации, когда врач настойчиво рекомендует или даже заставляет сделать аборт на основании результатов скрининга. Запомните: ни один врач не имеет права на такие действия. Скрининг не является окончательным методом диагностики синдрома Дауна и, только на основании плохих его результатов, не нужно прерывать беременность. Скажите, что вы хотите проконсультироваться с генетиком и пройти диагностические процедуры для выявления синдрома Дауна (или другого заболевания): биопсию ворсин хориона (если срок беременности у вас 10-13 недель) или амниоцентез (если срок беременности 16-17 недель). ХГЧ или бета-ХГЧ или общий ХГЧ – хорионический гонадотропин человека – гормон, образующийся во время беременности. ХГЧ образуется плацентой, которая питает зародыш после оплодотворения и имплантации (прикрепления к стенке матки). ХГЧ или бета-ХГЧ или общий ХГЧ – хорионический гонадотропин человека – гормон, образующийся во время беременности. ХГЧ образуется плацентой, которая питает зародыш после оплодотворения и имплантации (прикрепления к стенке матки). ХГЧ измеряется в мМЕ/мл (милимеждународных единицах на миллилитр). ХГЧ частично проникает через плацентарный барьер. Уровень ХГЧ у новорожденных примерно 1/400 от уровня в материнской крови. И составляется примерно 10-50 мМЕ/мл при рождении. Период полувыведения – 2-3 дня. Таким образом, у 3 месяцам жизни уровень у новорожденных соответствует норме ХГЧ взрослого человека. Повышение ХГЧ в крови может быть обнаружено за несколько дней до предполагаемой менструации. Однократное определение ХГЧ не может использоваться для диагностики выкидыша или внематочной беременности. Уровень ХГЧ менее 5 мМЕ/мл говорит об отсутствии беременности или о том, что анализ сдан слишком рано. Уровень ХГЧ выше 25 мМЕ/мл – о наличии беременности. В среднем удвоение уровня ХГЧ происходит каждые 36-72 часа. Уровень ХГЧ достигает своего пика на сроке 9-11 недель беременности (от даты последней менструации) и дальше снижается до 15 недели беременности, оставаясь неизменной в течение оставшегося срока беременности. В 85% случаев уровень ХГЧ на ранних сроках увеличивается вдвое каждые 48-72 часа. По мере развития беременности время удвоения уровня ХГЧ увеличивается до 96 часов. Уровень ХГЧ Время удвоения
Калькулятор ХГЧ После достижения уровня ХГЧ 1000 – 2000 мМЕ/мл при ультразвуковом исследовании может быть визуализировано плодное яйцо. Данные интервалы приведены в качестве справочной информации и не должны быть использованы для интерпретации конкретного анализа на ХГЧ. Необходимо повторить анализ на ХГЧ через 1-2 дня, возможно, беременность наступила позже ожидаемого срока. Если уровень ХГЧ не вырастет, необходимо искать иные причины задержки менструации. Так называемая «биохимическая беременность» — состояние, при котором было обнаружено повышение ХГЧ выше нормы, но беременность не продолжила развиваться. Уровень ХГЧ в таком случае незначительно повышается, а затем в короткое время снижается до нулевых значений. Внематочная беременность – беременность, при которой плодное яйцо находится за пределами полости матки. При внематочной беременности могут возникать боли внизу живота, кровянистые выделения. Уровень ХГЧ при внематочной (эктопической) беременности может увеличиваться не так быстро и не так значительно, как при нормально развивающейся маточной беременности. Однако, низкий уровень ХГЧ не позволяет сделать такое заключение однозначно. Начиная с уровня ХГЧ 1000 мМЕ/мл плодное яйцо может быть обнаружено в полости матки. При уровне ХГЧ 2000 мМЕ/мл и отсутствии плодного яйца в полости матки при УЗИ вероятность внематочной беременности значительна. Уровень ХГЧ при многоплодной беременности выше, чем при одноплодной, однако скорость нарастания ХГЧ и в том, и в другом случае одинакова. Пузырный занос – редкое осложнение беременности при котором уровень ХГЧ будет значительно повышен, в среднем в 2 раза выше среднего значения для данного срока. К примеру, возможный уровень ХГЧ при пузырном заносе на 36 дней от первого дня последней менструации может достигать 200 000 мМЕ/мл, в то время как при нормально развивающейся беременности ХГЧ будет от 1 200 до 36 000 мМЕ/мл. Анализ на ХГЧ проводится примерно через 2 недели после переноса эмбриона (12-14 дней после подсадки (дпп)). Обычно уровень ХГЧ на 14 дпп более 100 мМЕ/мл. Если уровень ХГЧ менее 25 мМЕ/мл, беременность не наступила. При уровне ХГЧ больше 25, тест повторяется через 2 дня, при развитии беременности его уровень должен возрастать. Более высокие значения ХГЧ (300-400 мМЕ/мл) с большой вероятностью говорят о многоплодной беременности. У пациенток с синдромом гиперстимуляции яичников уровень ХГЧ должен интерпретироваться с осторожностью. У этих пациенток могут развиваться отеки, что ведет к сгущению крови, что может приводить к ложному повышению уровня ХГЧ, а при нормализации состава крови к ложному отсутствию роста уровня ХГЧ. Тест на ХГЧ входит также в пренатальный скрининг II триместра – анализ, который позволяет оценить риск развития пороков плода. Вне беременности ХГЧ может продуцироваться клетками некоторых опухолей (семинома, тератома яичка, новообразования органов желудочно-кишечного тракта (в том числе, поджелудочной железы, печени, колоректального рака и рака желудка). При успешном лечении ХГЧ-продуцирующей опухоли уровень ХГЧ должен снижаться до нормы. В большинстве случаев уровень ХГЧ снижается. Период полувыведения ХГЧ – 24-36 часов. Скорость достижения нулевых значений ХГЧ зависит от того, что именно произошло: спонтанный выкидыш, аборт, роды, выскабливания) и насколько высоким был уровень ХГЧ в момент потери беременности. Врачи рекомендуют продолжать оценку уровня ХГЧ до достижения его уровня менее 5 мМЕ/мл. Если уровень ХГЧ остается высоким, следует обратиться к врачу. На уровень ХГЧ влияют препараты, которые содержат ХГЧ (Прегнил, Хорагон). ХГЧ – гормон, относится к гонадотропным гормонам человека, отличается от них аминокислотной последовательностью. Его появление в крови женщины означает, что она беременна. Начинает вырабатываться этот гормон тканью хориона, как только происходит прикрепление эмбриона к слизистой оболочке матки. В первые недели развития эмбриона уровень этого гормона в крови растет очень быстро – каждые два дня он удваивается. Если беременность многоплодная, уровень ХГЧ будет в несколько раз выше. Уже через 14 дней можно определять с помощью теста наличие хорионического гонадотропина человека в моче. Так как в моче уровень гормона ниже, чем в крови, почти в 2 раза, то наиболее точно определить уровень гормона можно с помощью проверки крови на ХГЧ. Данные анализа могут не соответствовать сроку, также не всегда повышенный уровень данного гормона говорит о беременности. Если беременность отсутствует, то в крови женщины не должен присутствовать этот гормон. Сдавать кровь на гормон следует по вашему графику цикла, на 10 день после допускаемой овуляции, или в первый день задержки. Сдача в более ранние сроки не всегда оправдана, так как случаются ошибки в определении уровня гормона. Сдавать кровь следует натощак, утром. Нельзя сдавать кровь после тяжелых физических нагрузок, при лечении гормональными препаратами. Результат будет готов через несколько дней. Уровень ХГЧ в первые недели после зачатия стремительно растет. А начиная с 9 недели плацента, которая уже сформировалась, берет на себя поддержание нормального гормонального фона в организме женщины. ХГЧ при беременности (норма) Норма в лабораториях разная, так как используются различные методы определения гормона. Средние показатели (мЕд/мл): Начиная с девятой недели, и по тридцать девятую происходит плавное снижение уровня ХГЧ, который падает к моменту родов. Как при естественном, так и при искусственном зачатии, данный анализ после переноса эмбриона надо делать не ранее, чем через 10 дней. Кровь на ХГЧ сдается, когда появляется подозрение на наличие внематочной беременности, но визуально определить плодное яйцо врач не может. ХГЧ обязателен в течение всей беременности. Беременность после ЭКО часто заканчивается выкидышами или развитием различных осложнений. Уровень гормона в крови – это показатель нормального развития плода. ХГЧ после ЭКО позволит своевременно определить риск выкидыша, многоплодную беременность, замершую беременность. Клиника «Центр ЭКО» во Владимире предлагает свои услуги по проведению исследований на хорионический гонадотропин человека. Хорионический гонадотропин человека (ХГЧ) является гормоном, который синтезирует плацента зародыша в период беременности женщины. Синтез ХГЧ начинается сразу через несколько часов после того, как произошло зачатие. Затем до 7-11 недели отмечается постоянный рост ХГЧ, после чего уровень его снижается. Данный гормон, который называют главным гормоном беременности, относится к группе гонадотропинов. Его структура подобна структуре лютеинизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ). Гликопротеин ХГЧ составляют две субъединицы: альфа (α) и бета (b). α-субъединица идентична субъединицам гипофизарных гормонов (ЛГ, ФСГ и ТТГ), b-субъединица является уникальной. Для точного определения достоверных показателей необходимо проведение тестов на b-субъединицу гормона (бета-ХГЧ). Оценка уровня b-ХГЧ в крови позволяет установить наступление беременности уже через 14 дней после зачатия. Уровень свободной b-субъединицы ХГЧ в венозной крови у небеременных женщин составляет не более 0,013 мМЕ/мл. Нормальные показатели по неделям у беременных женщин: Появление и нарастание хорионического гонадотропина человека в моче свидетельствует о наступлении беременности. Определение уровня данного гормона важно также для контроля над протекающей беременностью. Сниженные показатели ХГЧ у беременной женщины могут сигнализировать и том, что беременность не развивается либо о возможной угрозе самопроизвольного аборта. ХГЧ при внематочной беременности также ниже нормы. При уровне гормона менее 5 МЕ (ХГЧ – 0, ХГЧ – 1, ХГЧ – 2, ХГЧ -3, ХГЧ – 4, ХГЧ – 5) можно предполагать, что зачатие не произошло. Проведение тройного теста, иначе называемого «пренатальной оценкой риска», рекомендуется для того, чтобы определить вероятность наличия патологий у будущего ребенка. Для проведения данного исследования беременная женщина должна сдать кровь, которую исследуют на уровень гормонов: эстрадиол свободный, ХГЧ и АФП. С помощью специальной программы рассчитывается вероятность рождения ребенка с синдромом Дауна, риск задержки развития плода и риск ДЗНТ (определенных групп врожденных аномалий развития). Уровень сывороточных маркеров показатели выражаются в относительных единицах – «multiples of median» (МоМ). При экстракорпоральном оплодотворении (оплодотворении инвитро) ХГЧ — уровень зависит от «возраста» эмбриона (трехдневный либо пятидневный) и дня после переноса эмбриона (ДПП): ХГЧ / ДПП Уровень ХГЧ (норма) после переноса трехдневного эмбриона Уровень ХГЧ (норма) после переноса пятидневного эмбриона ХГЧ / 4 4 11 ХГЧ / 5 7 18 ХГЧ / 6 11 28 ХГЧ / 7 18 45 ХГЧ / 8 28 73 ХГЧ / 9 45 105 ХГЧ / 10 73 160 ХГЧ / 11 105 260 ХГЧ / 12 160 410 ХГЧ / 13 260 650 ХГЧ / 14 410 980 ХГЧ / 15 650 1380 ХГЧ / 16 980 1960 ХГЧ / 17 1380 2680 Существует также калькулятор ХГЧ по неделям, который позволяет контролировать нормальное течение беременности: Наличие либо отсутствие беременности можно определить уже через неделю после предполагаемого зачатия, сдав анализ крови на уровень ХГЧ. По результатам данного исследования можно также уточнить срок беременности. Однако врачи рекомендуют провести анализ ХГЧ (даже при известной дате зачатия) не ранее, чем спустя 20-28 дней от первого дня начала предыдущего менструального цикла. Выявление уровня ХГЧ является хорошим прогностическим фактором, позволяющим судить о нормальном течении беременности. Суть данного метода состоит в мониторинге постоянного повышения концентрации данного гормона. Максимально повышенный ХГЧ отмечается на 10 неделе беременности, после чего происходит снижение его показателей. Если уровень гормона до 10 недели не повышается, либо низкий ХГЧ зафиксирован ранее положенного срока, необходимо незамедлительно обратиться к врачу во избежание развития серьезных осложнений, обусловленных патологией развития плода, либо нарушением течения беременности. Анализ на ХГЧ рекомендуется сдавать с утра, на голодный желудок. За 24 часа до забора крови необходимо отказаться от употребления жареной, жирной пищи, ограничить физические нагрузки. Не следует проводить анализ сразу после ультразвукового исследования, физиотерапевтических процедур и рентгенографии. Ввиду того, что ХГЧ является уникальным гормоном, не имеющим аналогов, прием гормональных препаратов не оказывает влияния на результат анализа, однако о приеме тех или иных лекарственных препаратов все же рекомендуется сообщить врачу. Сроки ХГЧ-анализа определяются лечащим врачом, который назначает первое исследование, которое будет необходимо повторить 2-3 раза, что даст динамическую картину роста уровня гормона Промежутки между анализами должны составлять не менее трех суток. Для получения наиболее достоверных результатов кровь рекомендуется сдавать в одно и то же время и в одной лаборатории. Повторный анализ на уровень ХГЧ позволяет оценить течение беременности, что особенно важно для пациенток, имеющих угрозу выкидыша, так как проведение данного исследования на раннем сроке является единственно безопасным способом определения нормального развития будущего ребенка. Женщинам с привычным невынашиванием беременности, с признаками угрозы самопроизвольного аборта, а также в процессе планирования беременности (для стимуляции овуляции) может быть назначен укол ХГЧ, повышающий уровень данного гормона в организме. Во избежание получения ложноположительных результатов тест на беременность необходимо сделать не ранее 12-14 дней после укола ХГЧ. В клинике «Центр ЭКО» г. Нальчик, специализирующейся на лечении бесплодия и ведении беременности, проводятся все необходимые лабораторные исследования, которые могут понадобиться женщине в период вынашивания ребенка, в том числе и анализ на уровень ХГЧ. В распоряжении врачей и лаборантов клиники находится современная медицинская диагностическая аппаратура, позволяющая добиться наиболее достоверных результатов исследований. Высококвалифицированные врачи «Центр ЭКО» своевременно выявят возможные нарушения течения беременности и примут адекватные меры, обезопасив женщину и будущего малыша от возможного развития тяжелых осложнений. Записаться на анализ или прием специалиста можно по телефону и на сайте клиники, заполнив форму заявки. Хорионический гонадотропин человека (ХГЧ) – это особый белок-гормон, который вырабатывается оболочками развивающегося эмбриона в течение всего периода беременности. ХГЧ поддерживает нормальное развитие беременности. Благодаря этому гормону в организме беременной женщины блокируются процессы, которые вызывают месячные и увеличивается выработка гормонов, необходимых для сохранения беременности. Повышение концентрации ХГЧ в крови и в моче беременной женщины является одним из наиболее ранних признаков беременности. ХГЧ состоит из двух единиц — альфа- и бета-ХГЧ. Альфа — составляющая ХГЧ имеет схожее строение с единицами гормонов ТТГ, ФСГ и ЛГ, а бета-ХГЧ — уникальна. Поэтому в диагностике решающее значение имеет лабораторный анализ b-ХГЧ. Подготовка к исследованию Показания к исследованию Интерпретация Не существует каких-либо строгих норм содержания ХГЧ в крови беременных женщин. Повышенные показатели Низкие показатели уровня ХГЧ у беременных требуют внимательного отношения и незамедлительного обращения к специалистам. Снижение уровня более чем на 50% от нормы может быть свидетельством внематочной или неразвивающейся беременности, угрозы прерывания, плацентарной недостаточности, истинного перенашивания беременности и внутриутробной гибели плода на поздних сроках. На результаты могут влиять Назначается в комплексе с Экстракорпоральное оплодотворение часто воплощает заветную мечту о материнстве с дополнительным бонусом: в результате подсадки двух-трех эмбрионов на свет появляется сразу два малыша. Двойня после ЭКО – явление распространенное, однако вовсе необязательное. «Двойное» счастье подает сигналы о своем существовании с первых дней развития. Заподозрить, что в матке прижились сразу два эмбриона, можно по сильнейшему токсикозу, который мучительно проявляется в течение дня. А результаты лабораторных анализов после ЭКО на ХГЧ при двойне будут значительно выше, чем при одноплодной беременности. Насколько высока вероятность рождения двоих малышей при искусственном зачатии? Почему многие мамочки опасаются многоплодной беременности, а врачи тщательно контролируют ее течение? Обо всем этом и не только расскажем в нашей статье. В длительном процессе экстракорпорального оплодотворения подсадка эмбрионов – завершающий этап. Перед ним репродуктологи активно стимулируют яичники женщины, чтобы «добыть» максимум полноценных яйцеклеток. От их количества зависит, сколько эмбрионов можно вырастить. Эти двойняшки родились после естественного зачатия. А при ЭКО шанс на двойню примерно в 20 раз выше. Подсадка нескольких эмбрионов – необходимая подстраховка, ведь единственная зигота может и не прижиться. Поэтому, чтобы избежать неудачи, во время протокола ЭКО определяется, сколько «выращенных» эмбрионов поместить в полость матки женщины. Считается, что пациенткам в возрасте до 35 лет нужно подсаживать две зиготы. А женщинам, перешагнувшим этот возрастной рубеж, – три эмбриона. Однако нужно понимать, что ни два, ни три эмбриона, помещенные в матку, не гарантируют наступление беременности. В то же время нередки случаи, когда репродуктологи смогли «добыть» всего одну яйцеклетку. Учитывая разницу между обычным зачатием и искусственным оплодотворением, вероятность двойни при ЭКО существенно возрастает. Ведь в матке могут прижиться все подсаженные в нее «жильцы». И тогда встает вполне закономерный вопрос: после ЭКО чаще рождаются близнецы или двойняшки? Напомним, что двойняшки – малыши, которые не похожи друг на друга. Их появление на свет обусловлено развитием двух яйцеклеток, а нахождение в утробе матери гарантирует наличие «индивидуального дома»: плодного пузыря и плаценты. А вот появление на свет близняшек существенно отличается. Они появляются из одной яйцеклетки в результате ее деления. Малыши имеют одинаковый набор хромосом, поэтому как две капли воды похожи друг на друга. Им не всегда везет обрести индивидуальную плаценту и плодный пузырь. Иногда крохам приходится делить один «дом» на двоих. Процент рожденных двойняшек после ЭКО действительно высокий – около 20% (при естественном зачатии всего 1%) А вот близнецы – явление нечастое даже при искусственном оплодотворении. При любой беременности уровень ХГЧ различен. Но не всегда вынашивание проходит правильно. Существует несколько причин патологического прекращения роста гонадотропина. Рассматриваются следующие возможные проблемы: В последние годы многие гинекологи отмечают рост замерших беременностей. Остановка роста плода в большинстве случаев не имеет явных причин. Установить, почему произошла гибель эмбриона, удается редко. При этом плод развивается нормально в течение нескольких недель. Уровень ХГЧ продолжает нормально расти. На одном из обследований обнаруживается отсутствие прироста гонадотропина. Через несколько дней женщина сдает повторный анализ. Если уровень гонадотропина понизился, специалист проводит ультразвуковое диагностирование. На аппарате нужно отследить сердцебиение плода. Отслойка плодного яйца также относится к причинам низкого ХГЧ. Данная патология сопровождается постепенным отторжением хориона от маточной стенки. При этом наблюдается повреждение мелких кровеносных сосудов. По ним гонадотропин перестает попадать в кровеносное русло. Уровень вещества продолжает увеличиваться, но медленнее. Обнаружить патологию можно самостоятельно. Пациентка должна внимательно следить за цервикальными выделениями. При отслойке у вагинальной слизи появляется примесь крови. У отдельных пациенток появляется боль в животе. Частой причиной низкого ХГЧ является неправильное закрепление плодного яйца. В норме оплодотворение происходит в полости фаллопиевой трубы. После зачатия зигота перемещается в матку. Но по ряду определенных причин правильный процесс развития беременности нарушается. Наблюдается такое явление при спаечном поражении труб, наличии рубцовой ткани и воспаления. Оплодотворенная яйцеклетка остается в фаллопиевой трубе. Хорионический гонадотропин относится к естественным гормонам гипофиза. Изменение работы гормональной системы также негативно воздействует на его количество. Уменьшение продуцирования прогестерона приводит к сбою деятельности хориона. Объем ХГЧ увеличивается медленно. Для диагностирования этой патологии необходимо сдать развернутый анализ крови на гормоны. Также распространенной на сегодняшний день проблемой является анэмбриония. Недуг характеризуется отсутствием эмбриона в оболочке плодного яйца. В первые дни после оплодотворения все процессы протекают правильно. На пятой неделе обнаруживается прекращение роста гонадотропина. Если ХГЧ прекращает увеличиваться, нужно незамедлительно посетить медицинский центр. Только врач может поставить правильный диагноз и определить точную причину патологии. По концентрации хорионического гонадотропина человека определяют наличие беременности. Этот гормон вырабатывают оболочки эмбриона, который «внедрился» в маточную стенку и готов к дальнейшему развитию. Повышенный уровень можно зафиксировать уже на четвертый день после имплантации (а не после подсадки!). Хорионический гонадотропин обеспечивает питание плода, стимулирует работу желтого тела и выработку прогестерона, который сохраняет развивающуюся беременность. Значения гормона меняются по мере развития беременности. С каждым днем после успешного зачатия начинает расти ХГЧ. Это значит, что в то время, когда ни один тест на беременность не покажет «полосатые» результаты, кровь на ХГЧ определит беременность. Анализ на ХГЧ после переноса эмбрионов назначается репродуктологом. Результаты исследования сравнивают с нормами, которые существенно отличаются в зависимости от времени, прошедшего после зачатия. Если уровень ХГЧ при беременности слишком мал, то это свидетельствует о том, что имплантация эмбриона в стенку матки не состоялось. В ЭКО ХГЧ с двойней всегда покажет результаты, которые вдвое больше нормальных показателей. Это явление легко объясняется, ведь гормон нужен не одной, а сразу двум плацентам, которые вырабатывают его в усиленном режиме. Таблица ХГЧ при двойне по неделям беременности поможет сориентироваться в правильности предположения о наличии «двойного» счастья. Не стоит переживать, если результаты ваших клинических анализов имеют расхождения с представленной в таблице информацией. ХГЧ — это хорионический гонадотропин, вырабатываемый хорионом. После слияния половых клеток партнеров происходит формирование бластоцисты. Она постепенно передвигается по стенке фаллопиевой трубы в сторону маточной полости. В матке бластоциста оседает в эндометриальную ткань. При внедрении цисты в эндометрий происходит незначительное травмирование стенки органа. На этом участке плодное яйцо сливается с клетками матки. Участок заселяется тканью, вырабатывающей гормон. Хорион выполняет питательную и защитную функцию. С постепенным развитием плода ткань формирует детское место — плаценту. Обе ткани вырабатывают вещества, относящиеся к группе гонадотропинов. Гонадотропин имеет два составляющих. Первая часть вырабатывается гипофизом. Именно из-за этой особенности вещество в минимальном количестве может обнаруживаться в крови у мужчин. Вторая часть обнаруживается только в организме беременной женщины. По ее наличию врач делает выводы о прекрасном состоянии женщины. В первые дни после зачатия хорион выводит гормон в кровяное русло. Такая особенность связана с большим количеством кровеносных сосудов, питающих матку. После нескольких дней хорионический гонадотропин начинает поступать в мочу. Зная эту особенность организма, женщина может узнать о беременности до начала очередного менструального цикла. Через неделю можно сдать анализ. Если же пациентка обладает терпением, используется специальный тест. Анализ позволяет специалисту судить о состоянии беременности, возможных патологиях зачатия и количестве плодов. При многоплодном вынашивании уровень ХГЧ превышает нормы в несколько раз. Многоплодная беременность после ЭКО – безусловная радость для будущих родителей. Однако на долю мамы приходятся серьезные испытания. Ведь весь период вынашивания ее организм претерпевает колоссальные нагрузки. Однояйцевые — это близнецы, разнояйцевые — двойняшки. В некоторых случаях начиная с первых дней развития плода, когда высокие кон в крови женщины, она испытывает сильный и мучительный токсикоз. Помимо этого неприятного симптома беременность двойней после ЭКО может вызвать такие серьезные осложнения со здоровьем будущей мамы: Многоплодная беременность после ЭКО также повышает риск развития патологий у малышей: Однако это вовсе не означает, что вы обязательно столкнетесь с этими осложнениями! Сотни многоплодных беременностей после ЭКО прошли абсолютно благополучно и завершились рождением здоровых детей. Чтобы избежать осложнений, женщине нужно вести здоровый образ жизни и регулярно проходить назначенные врачом обследования на каждом этапе вынашивания ребенка. Первые три месяца после оплодотворения считаются самыми опасными в плане выкидышей. Так как в этот период организм может отторгнуть «внедрившихся» в матку эмбрионов. Весь первый триместр женщина должна проходить лабораторные исследования, чтобы снизить до минимума возможность развития инфекционных или гинекологических заболеваний. Во втором триместре проводят исследования концентрации гормонов, а также диагностируют состояние околоплодных вод и пуповидной крови. Такая диагностика способна выявить патологические отклонения в развитии плода, чтобы уже в период внутриутробной жизни малышей устранить их. В последние три месяца до предстоящих родов усилия медиков будут направлены на защиту беременности от преждевременного родоразрешения. Несмотря на риски и возможное развитие осложнений, будущим мамам не стоит паниковать. При соблюдении всех рекомендаций медиков многоплодная беременность протекает благополучно. Будущей маме нужно правильно питаться, отдавая предпочтение свежей зелени, овощам и фруктам. Обнаружить положительное зачатие можно различными способами. Гормон выявляется следующими способами: Не всегда женщина должна ждать предполагаемой задержки. Такое условие необходимо при экстракорпоральном оплодотворении и искусственной инсеминации. После подсадки лабораторного материала врач проводит первое исследование через неделю. Кровь в этот период содержит некоторое количество гормона. Судить о наступлении беременности можно по уровню ХГЧ. У небеременной женщины показатели не превышают пяти единиц. Если же зачатие произошло, ХГЧ составляет 10 ЕД и более. Исследование по моче осуществляется в редких случаях. В моче гонадотропин появляется на второй неделе после внедрения яйцеклетки в матку. Самостоятельно женщина может провести домашнее тестирование. С этой целью в аптеке необходимо приобрести специальный тест. Он реагирует на гормон в моче. При наличии беременности на тесте появляется две красные полоски. Современные медицинские производители разработали электронный прибор. Он показывает предполагаемое количество недель. Но стоит учитывать наличие многоплодного зачатия. В этом случае на ранних сроках тест покажет длительный промежуток времени. Если женщина точно знает, когда произошло зачатие, а тест показывает более большой срок, появляется возможность многоплодного зачатия. Не всегда тест выдает правильный результат. Существует множество причин, когда полоска ошибается. В этом случае не стоит впадать в отчаяние. Нужно посетить лабораторию и сдать анализ крови. Только по нему можно делать выводы о своем состоянии. Если еще 10 лет назад роды двойни проходили только путем кесарева сечения, так как врачи опасались многочисленных возможных осложнений, то на современном этапе развития медицины операцию используют только при наличии особых показаний. Кесарево сечение назначается женщинам в таких случаях: Однако роды двойни после ЭКО могут проходить и естественным путем. Если будущая мама молода, не имеет хронических заболеваний и хорошо переносит беременность, она сможет без медицинского вмешательства благополучно родить здоровых малышей. Нормы ХГЧ в разных лабораториях могут отличаться. Это связано с использованием различных методик проведения исследований, реактивов и другими факторами. Поэтому для правильной оценки динамики роста гормона необходимо проводить исследования в одной лаборатории и оценивать результаты относительно норм этой лаборатории. Калькулятор ХГЧ позволяет оценить свои результаты относительно норм разных лабораторий: Результаты других пользователей на графике так же могут отличаться (в зависимости от норм лабораторий), содержать ошибки (например, неверно введены данные). Основные вопросы, которые возникают при проведении процедуры ЭКО это сколько эмбрионов переносить и может ли эмбрион разделиться после переноса в матку. Ведь чем их больше, тем вероятность наступления долгожданной беременности выше. Но все не так просто, ведь таким образом возникает риск развития многоплодной беременности. Которая может нести за собой серьезные последствия как для мамы, так и для малыша. Сложность в том, что зародыш может делиться, и тогда рождаются близнецы. Существует такая разновидность переноса, как двойной перенос. Он обладает главным преимуществом – высоким процентом положительного исхода процедуры. Подсадка эмбрионов производится на вторые и пятые или третьи и шестые сутки после оплодотворения. При таком переносе существует риск развития внематочной беременности. Одна яйцеклетка это мало, в большинстве случаев при процедуре ЭКО стремятся получить несколько яйцеклеток, чтобы была возможность выбора зародышей. Часто, при ЭКО, пациенты задают вопрос о том, сколько зародышей может появиться из одной яйцеклетки (эмбриона). По статистике в результате переноса единственного эмбриона рождение близнецов или двойни происходит в 35% случаев. Иногда фиксируются случаи рождения тройни. Таким образом можно судить о весьма высоких шансах рождения двойни после процедуры ЭКО. Достоверное выявление факта многоплодной беременности проводится во время визуализации плодов при помощи ультразвукового обследования, которое обязательно выполняется в плановом порядке. Оно дает возможность определить количество плодов, а также их морфологические характеристики и соответствие размеров биологическому возрасту (диагностика возможной задержки внутриутробного развития, а также различных пороков и аномалий). При необходимости оценки состояния кровотока в плаценте назначается допплерография. При установлении двойни после выполнения экстракорпорального оплодотворения предпочтительными являются физиологические роды. Выделяется несколько медицинских показаний к проведению кесарева сечения, к ним относятся: Также в индивидуальном порядке может назначаться ургентное проведение кесарева сечения. В целом природа и физиологические особенности женской репродуктивной системы подразумевают нормальное течение одноплодной беременности. Сегодня при помощи современных репродуктивных технологий можно повысить вероятность появления двойни. При этом сама беременность и роды ведутся с более тщательным наблюдением женщины. Для выявления концентрации ХГЧ требуется сдать венозную кровь из локтевой вены или мочу. В первом случае забор биоматериала осуществляется с 8:00 до 10:00 утра. К сдаче анализа на ХГЧ при беременности необходимо подготовиться: При плановом исследовании забор биоматериала осуществляют однократно. Повторное проведение анализа необходимо при подозрении на развитие внутриутробных аномалий плода или патологических процессов в организме женщины. Дополнительное исследование осуществляют через 1 день после предыдущего. Результаты тестов будут готовы в течение 2 суток. По ХГЧ можно вовремя выявить наличие внутриутробных аномалий. При беременности двойней в норме наблюдается постоянное увеличение показателя. При определенных ситуациях, таких, как замирание плода, самопроизвольный аборт, гипоксия, показатель резко снижается.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач.
Напоминаем, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Хорионический гонадотропин человека (ХГЧ, β-ХГЧ, бета-ХЧГ, Human Chorionic Gonadotropin): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Хорионический гонадотропин – гормон, вырабатываемый внешней оболочной зародыша, и в норме определяется в крови и моче женщины только при наступлении беременности.
Хорионический гонадотропин состоит из двух субъединиц – альфа и бета. Бета-субъединица (β-ХГЧ), использующаяся для иммунометрического определения гормона — уникальна. Для наблюдения за течением беременности используют определение бета-субъединицы ХГЧ. Введение ХГЧ в организм небеременных стимулирует овуляцию и синтез половых гормонов, необходимых для зачатия. У мужчин этот гормон усиливает образование семенной жидкости, активизирует выработку гонадостероидов. На ранних сроках беременности и до 2-го триместра β-ХГЧ поддерживает продукцию необходимых для сохранения беременности гормонов, а у плодов мужского пола стимулирует клетки, отвечающие за формирование и развитие мужской половой системы. 590 руб
В корзину Срок исполнения данного исследования – 1 рабочий день, исключая день взятия биоматериала.
Определение ХГЧ в крови возможно уже на 6-8-й день после зачатия. Применение мочевых тест-систем (экспресс-тестов на беременность) будет информативным, начиная с 7-го дня после оплодотворения яйцеклетки. Для подтверждения результата рекомендуется повторное определение уровня гормона через несколько дней после первого анализа.
Причины, ведущие к высокому уровню β-ХГЧ
Определение уровня ХГЧ, кроме установления факта наступления беременности на ранних сроках, входит в состав скринингового обследования беременных в первом триместре наряду с проведением УЗИ. Вам кажется, что вы едите за троих, а не за двоих? Тошнота и усталость намного сильнее, чем вы помните от предыдущих беременностей? Если вы чувствуете, что эта беременность немного интенсивнее, чем предыдущие (или даже больше, чем то, что ваши друзья предупреждали вас ожидать, если вы никогда раньше не были беременны), есть большая вероятность, что она прошла через вашу беременность. помните, что вы можете быть беременны двойней. С мыслями о близнецах вы, возможно, слышали, что более высокий уровень ХГЧ связан с кратными, и задавались вопросом, как сравнивать ваши показатели.Вам может быть интересно, что такое ХГЧ, не говоря уже о том, как он может быть доказательством того, что у кого-то есть близнецы. Независимо от того, что вызвало у вас интерес к уровням ХГЧ и близнецам, у нас есть ответы, которые вы ищете. (Предупреждение о спойлере : Хотя более высокие уровни ХГЧ могут указывать на беременность двойней, это ни в коем случае не является окончательным. Хорионический гонадотропин человека (ХГЧ) — это гормон, вырабатываемый организмом во время беременности для поддержки роста плода. Назначение этого гормона — сообщить организму беременной, что ему необходимо продолжать вырабатывать прогестерон. Это предотвращает менструацию и защищает слизистую оболочку матки во время беременности. Если вы не беременны и ваш уровень ХГЧ необычно высок, это может быть признаком рака, цирроза, язвы или воспалительного заболевания кишечника (ВЗК). Ваш врач проведет контрольные осмотры и анализы, если у вас высокий уровень ХГЧ и вы не беременны. В этой таблице показаны нормальные уровни ХГЧ во время беременности. Глядя на таблицу, вы можете заметить, что существует очень широкий диапазон допустимых уровней для каждой недели после последней менструации. Вы также можете видеть, что нормальный уровень ХГЧ повышается, а затем в конечном итоге выравнивается, прежде чем снижаться в течение типичной беременности. Действительно, уровни ХГЧ обычно анализируются в течение определенного периода времени, а не используются только как одноразовый показатель. Один тест на уровень ХГЧ, как правило, не так полезен, потому что существует множество факторов (включая курение матери, уровни индекса массы тела (ИМТ), использование лекарств от бесплодия, вес плаценты, пол плода и даже этническая принадлежность) которые могут поставить человека в широкий диапазон допустимых уровней ХГЧ на протяжении всей беременности. Первый анализ крови на ХГЧ обычно дает вашему врачу исходные данные. Оттуда ваш врач посмотрит, как со временем изменяется уровень ХГЧ в последующих анализах крови. В первые 4 недели жизнеспособной беременности уровень ХГЧ обычно удваивается каждые 48–72 часа. После этого уровень ХГЧ должен расти медленнее, удваиваясь примерно каждые 96 часов примерно через 6 недель. Врач может обратить пристальное внимание на ваш уровень ХГЧ на ранних сроках беременности, потому что при неудачных беременностях время удвоения обычно больше на раннем этапе и может даже начать падать, когда они должны удвоиться. Если ваш врач замечает, что уровни ХГЧ не соответствуют ожидаемым моделям, он может запросить дополнительный анализ крови каждые несколько дней, чтобы лучше понять, как меняются уровни. При типичной жизнеспособной беременности уровень ХГЧ должен достигать пика примерно через 10–12 недель после последнего менструального цикла и медленно снижаться на протяжении остальной части беременности. В течение нескольких недель после родов уровень ХГЧ должен быть неопределяемым. В редких случаях этого не происходит, это может указывать на наличие оставшейся ткани, продуцирующей ХГЧ, которую необходимо удалить. Уровни ХГЧ, которые не соответствуют типичной схеме, были связаны с неблагоприятными исходами беременности. К ним относятся потеря плода, преэклампсия, преждевременные роды и хромосомные аномалии. Если у вас есть какие-либо опасения по поводу уровня ХГЧ, которые не кажутся «типичными», не стесняйтесь задавать вопросы! Ваш лечащий врач готов поделиться фактами и успокоить вас, если вы обеспокоены. Если вы беременны, но у вас уровень ХГЧ выше, чем ожидалось, возможно, вы несете его несколько! Согласно одному отчету 2012 года в журнале Fertility and Sterility, несколько исследований показали, что женщины, беременные многоплодной беременностью, имели более высокий базовый уровень ХГЧ, но демонстрировали те же модели удвоения, что и женщины, беременные одинокими детьми. Другие причины, по которым у вас может быть уровень ХГЧ выше ожидаемого: Возможно, вы не задумывались о ХГЧ, если вы никогда раньше не была беременна и не получала лечения бесплодия. Многие из купленных в магазине тестов на беременность только скажут вам, достаточно ли они обнаружили ХГЧ, чтобы определить, что вы беременны.В зависимости от того, как скоро после пропущенного менструального цикла вы прошли тест и даже в какое время дня, у вас, возможно, еще не было достаточно высокого содержания гормона ХГЧ в вашей моче, чтобы его зарегистрировать, что привело к ложноотрицательному результату теста. Купленный в магазине тест не покажет вам точного количества ХГЧ, но анализ крови, выполненный вашим врачом, может предоставить вам более конкретные числа ХГЧ. Хотя более высокий уровень ХГЧ может указывать на близнецов, как отмечалось в этом исследовании 2018 года, само по себе оно не является окончательным.Как обсуждалось выше, существует множество других причин, по которым у вас могут быть более высокие показатели ХГЧ. Таким образом, чтобы определить, беременны ли вы многоплодной беременностью, вашему врачу потребуется провести ультразвуковое исследование. Помимо более высоких уровней ХГЧ во время беременности, если вы беременны многоплодной беременностью, вы также можете испытать: Если вы обнаружите, что чувствуете себя лишним, более беременным и считаете, что вы Возможно, скоро у вас родятся близнецы, на самом деле нет замены ультразвуку, чтобы подтвердить, что вы вынашиваете нескольких малышей. Повышенный уровень ХГЧ может быть признаком беременности с двойней, но это не окончательное доказательство. (Это может просто означать, что даты вашей беременности были неправильно рассчитаны. Важно поговорить со своим врачом о любых изменениях, которые вы испытываете на протяжении всей беременности, а также о любых страхах и опасениях, которые могут у вас возникнуть. ХГЧ ( Хорионический гонадотропин человека) часто называют гормоном беременности, потому что он вырабатывается клетками плаценты, которые питают яйцеклетку после ее оплодотворения и прикрепляются к стенке матки.Уровни могут быть сначала определены с помощью анализа крови примерно через 11 дней после зачатия и примерно через 12-14 дней после зачатия с помощью анализа мочи. Недорогие тесты на беременность для раннего выявления мочи можно приобрести у нашего корпоративного спонсора Fairhaven Health. Обычно уровень ХГЧ удваивается каждые 72 часа. Уровень достигнет своего пика в первые 8-11 недель беременности , а затем будет снижаться и стабилизироваться на протяжении оставшейся части беременности. * Эти цифры являются всего лишь рекомендацией . Низкий уровень ХГЧ может означать любое количество вещей и должен быть перепроверен в течение 48-72 часов, чтобы увидеть, как меняется уровень. Низкий уровень может обозначать: Высокий уровень ХГЧ также может означать ряд вещей, и его следует повторно проверить в течение 48-72 часов, чтобы оценить изменения уровня. Высокий уровень может означать: Врачи нечасто проверяют ваш уровень ХГЧ в плановом порядке, если только у вас нет признаков потенциальной проблемы. Большинство женщин могут ожидать, что их уровни вернутся к диапазону небеременных примерно через 4-6 недель после того, как произошла потеря беременности. Если результат теста положительный, скорее всего, вы беременны. Ложные срабатывания крайне редки. Однако есть некоторые условия, которые могут вызвать ложноположительный результат, например, определенные виды рака и ранний выкидыш. Некоторые антитела также могут повлиять на результаты теста. Лекарства, содержащие ХГЧ, также могут влиять на уровень ХГЧ. Эти лекарства часто используются для лечения бесплодия, и ваш лечащий врач должен посоветовать вам, как они могут повлиять на результаты теста. Все другие лекарства, такие как антибиотики, болеутоляющие, противозачаточные или другие гормональные препараты, не должны влиять на тест, измеряющий ХГЧ. Загрузите приложение Fetal Life: iOS / Android со счетчиком ударов и другими полезными инструментами для дородового оздоровления. Составлено с использованием информации из следующих источников: 1. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США www.fda.gov 2.Башир, я; Ихенету, К; Miller, J.J .; Gim, M .; Липпманн, С. Положительный тест на беременность у психиатрических пациенток в постменопаузе — что думать? Психиатрия (Эджмонт). Февраль 2006 г. Последнее обновление Для ожидающих матерей естественно быть полными вопросов. Поскольку двойная или многоплодная беременность немного отличается от одноплодной, вам может быть задано больше вопросов, чем обычно.Чем беременность двойней отличается от одиночной? Это и особенности того, как ХГЧ играет роль в этом, обсуждаются в статье ниже. ХГЧ или хорионический гонадотропин человека — гормон, помогающий определить беременность. Для одинокого ребенка уровень ХГЧ варьируется от 70 до 750 мМЕ / мл (т. Е. Милли международных единиц на миллилитр, что является единицей измерения гормонов). Высокий уровень ХГЧ может быть обнаружен у близнецов на ранних сроках беременности.Нормальный уровень ХГЧ для близнецов на 30-50% выше, чем при одноплодной беременности — где-то от 200 до 1750 мМЕ / мл. На ранних сроках беременности уровень ХГЧ может удваиваться каждые 2-3 дня. Анализы крови дают наилучшие результаты при сдаче через 7-8 дней после овуляции. Большинство домашних тестов могут определить беременность за 4–5 дней до следующей предполагаемой менструации. Организм не вырабатывает ХГЧ; скорее, это происходит исключительно от развивающегося ребенка. Каждый развивающийся ребенок выделяет некоторое количество ХГЧ, которое удваивается в случае близнецов. Прогестерон — гормон, который стимулирует матку готовиться к беременности. Его вырабатывает желтое тело (эндокринная железа в яичнике). Цель ХГЧ — поддерживать баланс уровня прогестерона до тех пор, пока плацента не разовьется в достаточной степени для выработки собственного прогестерона. При ожидании близнецов уровень ХГЧ резко повышается, что ускоряет определение ХГЧ с помощью анализов крови и мочи.Он удваивается каждые 48–72 часа. Отрицательный результат высокого уровня ХГЧ у зачатых близнецов заключается в том, что это может привести к усилению утреннего недомогания на ранних сроках беременности, что означает усиление тошноты и рвоты. ХГЧ вырабатывается в плаценте сразу после имплантации. Его можно обнаружить в крови или моче женщины на ранних сроках беременности с помощью тестов на ХГЧ. Иногда высокий уровень ХГЧ вместе с симптомами также может указывать на молярную беременность, при которой плацента растет ненормально, когда сперматозоид и яйцеклетка встречаются во время оплодотворения. При этом явлении сперма оплодотворяет пустую яйцеклетку, что приводит к росту плацентарных частей, но не ребенка. Это известно как полная молярная беременность. Другой тип — частичная молярная беременность, при которой масса плода содержит как эмбрион, так и аномальные клетки, которые могут нести серьезные врожденные дефекты.В этом случае здоровый эмбрион будет съеден ненормальной массой. Повышенный уровень ХГЧ также может возникать из-за гестационной трофобластической опухоли, редкой формы рака. При раннем лечении это очень излечимо. Другой причиной высокого уровня ХГЧ может быть начало внематочной беременности, когда эмбрион растет вне матки, то есть в фаллопиевой трубе. ХГЧ часто вводят в организм женщин, борющихся с бесплодием, чтобы повысить уровень прогестерона и увеличить их шансы на беременность. Проверка уровня ХГЧ проводится по нескольким причинам: Есть два способа определить уровень ХГЧ в системе — анализ мочи и анализ крови. За исключением ощущения защемления иглы во время анализа крови, другой боли нет. Анализ мочи или домашние анализы дают 97% точность при условии, что они выполнены правильно.Здесь тест, чувствительный к уровню ХГЧ, подвергается воздействию мочи женщины либо напрямую, либо через чашку с мочой. Если полоска меняет цвет, это означает, что результат теста положительный. Вот как можно подготовиться к сдаче домашнего анализа мочи на уровень ХГЧ: Качественный анализ крови — самый надежный способ определить наличие ХГЧ в крови. Помимо этого, количественные анализы крови могут быть проведены для определения количества ХГЧ, присутствующего в крови. Этот тест также может определять уровни прогестерона, контролировать беременность или правильно диагностировать внематочную беременность, рак и вероятность выкидыша. Люди с нарушениями свертываемости крови могут испытывать проблемы после проведения анализов крови. После взятия крови в венах может появиться опухоль. Однако это редкие случаи, и вероятность возникновения проблем из-за анализов крови очень мала. Уровни ХГЧ значительно отличаются при многоплодной или многоплодной беременности по сравнению с одноплодной беременностью. Ниже приведена диаграмма, в которой перечислены уровни ХГЧ при разных беременностях. * LMP = последний менструальный период По мере того, как эмбрион продолжает расти и превращаться в плод внутри матки, количество выделяемого ХГЧ быстро увеличивается. Ваш первый уровень ХГЧ, полученный при тестировании, считается базовым уровнем. Этот уровень важен для врачей, потому что они будут использовать его, чтобы определить, как протекает ваша беременность, на основе концепции «времени удвоения» — процесса повышения уровня ХГЧ на ранних сроках беременности. По мере развития беременности выброс ХГЧ значительно замедляется. Для развития ХГЧ требуется 72–96 часов, если он оценивается в 1200–6000 мМЕ / мл.Значения ХГЧ выше 6000 мМЕ / мл увеличиваются вдвое за четыре или более дней. Как только уровень ХГЧ достигнет 1000 — 2000 мМЕ / мл, можно провести трансвагинальное УЗИ, чтобы увидеть гестационный мешок. Рост замедляется, когда уровень ХГЧ превышает 6000 мМЕ / мл, и остается неизменным на протяжении всей беременности. Врачи могут внимательно следить за развитием беременности с помощью количественных анализов крови. Сонограмма может быть сделана после того, как уровень ХГЧ превысит 6000 мМЕ / мл, поскольку это обеспечивает более четкое изображение беременности. Примечание: следует проявлять осторожность, если уровень ХГЧ низкий, поскольку это может быть признаком выкидыша, заражения плодного яйца или внематочной беременности. Следовательно, для его диагностики необходимо проводить регулярный мониторинг. Несмотря на низкий уровень ХГЧ, можно родить здорового ребенка.В таких сценариях результаты ультразвукового исследования через 5-6 недель беременности более надежны по сравнению с числами, полученными на основе количественных результатов теста на ХГЧ. ХГЧ могут повлиять следующие причины: Каждый ребенок в утробе матери выделяет нормальное количество ХГЧ, что увеличивает общий уровень ХГЧ в организме. Чрезвычайно высокий уровень ХГЧ может быть вызван генетическими осложнениями во время оплодотворения. Это может указывать на то, что у ребенка может быть синдром Дауна. Молярная беременность также может возникнуть, когда плацента чрезмерно разрастается в аномальную массу клеток, что приводит к родинке. Это может привести к смерти ребенка в утробе матери, которая может быть обнаружена или не обнаружена. Низкий уровень ХГЧ может быть вызван генетическими осложнениями, которые могут привести к внематочной беременности или выкидышу.В результате беременность может осложниться или прерваться. Рак матки, желудка, печени, легких, поджелудочной железы и толстой кишки также может повышать уровень ХГЧ. Тесты на беременность, выполненные на слишком ранней стадии беременности или во второй половине дня, когда вы планируете проходить тест, могут дать ложноотрицательные результаты. Наиболее точные результаты можно получить, анализируя первую за день мочу. Часто ХГЧ вводят для лечения бесплодных женщин, что снова увеличивает уровень гормона в организме. Наличие повышенного количества ХГЧ в моче может быть признаком двойни или многоплодной беременности, но не всегда. Уровень этого гормона может варьироваться от женщины к женщине или во время беременности. ХГЧ сильно различаются при беременностях и могут быть важным фактором при распознавании беременности двойней.Однако это не единственный фактор, указывающий на то, что у вас будут близнецы, поскольку повышенный уровень ХГЧ может быть также результатом нескольких других состояний. Также читают: ЭКО и близнецы: каковы мои шансы? Хорионический гонадотропин человека, или сокращенно ХГЧ, часто называют гормоном беременности, потому что он присутствует в больших количествах во время беременности.Это гормон, на обнаружение которого рассчитаны многие домашние тесты на беременность. Узнайте больше о том, что такое ХГЧ, когда его можно определить с помощью домашних тестов на беременность, и каковы типичные уровни ХГЧ для каждой из первых недель беременности. Хорионический гонадотропин человека известен как гормон беременности, поскольку он вырабатывается в больших количествах, когда вы беременны. На ранних сроках беременности эмбрион начинает вырабатывать больше ХГЧ, а также других гормонов, таких как эстроген и прогестерон.Эти гормоны помогают укрепить слизистую оболочку матки и посылают в яичники сигналы о прекращении выделения яйцеклеток, останавливая менструальный цикл. Домашние тесты на беременность часто работают, обнаруживая ХГЧ в моче. Стоит знать, что небеременные женщины и здоровые мужчины также имеют низкий уровень ХГЧ. Обычно уровни ХГЧ для этих групп будут менее 5 мМЕ / мл и менее 2 мМЕ / мл соответственно. Ваш уровень ХГЧ начинает быстро расти, как только оплодотворенная яйцеклетка имплантируется в вашу матку.Обычно это происходит примерно через 10 дней после зачатия. В первые недели беременности вы можете не проявлять никаких внешних признаков беременности, и вы можете даже не подозревать, что беременны. Однако у вас может возникнуть кровотечение из-за имплантации, когда оплодотворенная яйцеклетка прикрепляется к слизистой оболочке матки. Все тесты на беременность, отпускаемые без рецепта, работают немного по-другому, поэтому вам следует проверить инструкции на коробке или на упаковке.Имейте в виду, что уровень ХГЧ со временем увеличивается, поэтому тесты на беременность со временем будут более точными. Вы можете попробовать пройти тест на беременность примерно через три-четыре недели после первого дня менструации, так как именно тогда уровень ХГЧ в вашей моче достаточно повысится, чтобы его можно было обнаружить. Возможно, вы захотите подождать примерно до того момента, когда вы пропустите свои первые месячные, что может наступить тогда, когда вы впервые начнете подозревать, что все равно можете быть беременны. Слишком ранняя сдача теста может означать, что вы получите ложноотрицательный результат, то есть результат может быть отрицательным, если вы действительно беременны. Анализ крови — самый точный способ определения уровня ХГЧ, поскольку в крови содержится больше гормона беременности, чем в моче. Анализы крови могут определять уровни от 5 до 10 мМЕ / мл по сравнению с 20 мМЕ / мл, которые могут определить большинство домашних тестов на беременность. Если ваш домашний тест на беременность положителен, ваш лечащий врач может предложить анализ крови для проверки уровня ХГЧ.Результаты могут помочь вашему врачу подтвердить вашу беременность и определить, как далеко вы продвинулись. Уровень ХГЧ выше нормы может указывать на то, что у вас двойня или тройня. Если вы только что узнали, что беременны, вы можете оценить дату родов с помощью нашего калькулятора срока родов, указав дату зачатия или дату первого дня последней менструации. Эта диаграмма даст вам представление о том, как ваш уровень ХГЧ может повыситься в течение первого триместра, а затем немного снизиться во втором триместре.Имейте в виду, что если вы хотите более подробно объяснить результаты анализа крови на ХГЧ, лучше всего обратиться к врачу. На 5 неделе беременности ваш уровень ХГЧ может колебаться от 217 до 8 245 мМЕ / мл. Для небеременной женщины нормальный уровень ХГЧ может быть менее 5 мМЕ / мл. Да, ваш уровень ХГЧ может быть высоким, если вы не беременны из-за определенных состояний или болезней. Ваш лечащий врач сможет объяснить, почему ваш уровень ХГЧ может быть выше ожидаемого. На 4 неделе беременности ваш уровень ХГЧ может колебаться от 10 до 708 мМЕ / мл. На 3 неделе беременности ваш уровень ХГЧ может колебаться от 5 до 72 мМЕ / мл. На 6 неделе беременности ваш уровень ХГЧ может колебаться от 152 до 32 177 мМЕ / мл. На 7 неделе беременности уровень ХГЧ может колебаться от 4059 до 153 767 мМЕ / мл. Гормон ХГЧ играет важную роль в вашей беременности, и изменение уровня этого гормона в вашем теле — лишь одно из многих преобразований, через которые проходит ваше тело по мере развития вашего ребенка. Хотя гормональные изменения могут заставлять вас время от времени чувствовать себя немного не в своей тарелке во время беременности, постарайтесь воспринимать их как подтверждение того, что ваш ребенок растет, и вы все ближе и ближе приближаетесь к тому дню, когда, наконец, встретитесь с ним. ХГЧ обозначает хорионический гонадотропин человека, гормон беременности, который вырабатывается плацентой и обнаруживается в крови в течение нескольких дней после имплантации.Когда вы делаете тест дома с тестом на беременность, вы фактически проверяете наличие ХГЧ в моче. Если присутствует ХГЧ, то тест на беременность будет положительным, и это означает, что вы беременны, если нет ложноположительного теста на беременность. ХГЧ обычно удваивается каждые 48-72 часа на очень ранних сроках беременности и каждые 3-4 дня позже примерно до 9-10 недель беременности, когда он стабилизируется. Не существует единого «нормального» уровня ХГЧ на ранних сроках беременности, и существует широкий диапазон нормальных уровней, которые вы можете проверить с помощью нашего калькулятора ХГЧ. Имплантация происходит в среднем через 9 дней после овуляции (с диапазоном 6–12 дней) или примерно за 5 дней до задержки менструации. Уровень ХГЧ определяется в крови уже через 2-3 дня, а в моче через 3-4 дня после имплантации. Ожидается, что тест на беременность будет положительным примерно во время пропущенной менструации или через 14-15 дней после имплантации (что может быть уже за несколько дней до пропущенной менструации). Узнайте, что означает ваш уровень, с помощью нашего калькулятора ХГЧ! Нет смысла следить за значениями ХГЧ выше 6000 мМЕ / мл, так как увеличение обычно медленнее и не связано с тем, насколько хорошо протекает беременность. Через 10-12 недель повышение уровня ХГЧ замедлится еще больше и в конечном итоге даже снизится, не достигнув плато на протяжении всей беременности. Уровень ХГЧ в крови при беременности не рекомендуется для проверки жизнеспособности беременности, когда уровень ХГЧ значительно превышает 6000 и / или после 6-7 недель беременности.Уровни ХГЧ в крови бесполезны для проверки жизнеспособности беременности, если уровень ХГЧ значительно превышает 6000 и / или после 6-7 недель беременности. В целом, через 6-7 недель лучшим признаком здоровой беременности является хорошее сердцебиение плода. Вместо ХГЧ через 6 недель или ХГЧ выше 6000 мМЕ / куб. Существует широкий диапазон нормальных значений ХГЧ, и значения различаются в сыворотке крови или моче. Уровни ХГЧ в моче обычно ниже, чем уровни ХГЧ в сыворотке (крови). Не существует единого нормального уровня ХГЧ хорионического гонадотропина человека, который всегда указывает на здоровую беременность, и существует очень широкий диапазон значений уровней ХГЧ хорионического гонадотропина человека по мере прогрессирования беременности. Прочтите о медленно повышающихся уровнях ХГЧ. Сравнение изменений титров ХГЧ с установленными ожидаемыми кривыми может помочь врачу определить, что делать с беременностью и как проконсультировать пациентку. Обычно повышающийся уровень ХГЧ — это уровень, который повышается более чем на 60% в течение 48 периодов, хотя на более поздних сроках беременности повышение обычно будет медленнее. Seebert et al. Сообщили в 2006 году, а Морс подтвердил в 2012 году, что повышение по крайней мере на 35% за 48 часов было предложено как минимальное повышение, соответствующее жизнеспособной внутриматочной беременности. Невозможно диагностировать двойную беременность только на основании ХГЧ. Нет достаточных научных доказательств того, что у близнецов всегда происходит более быстрый, чем обычно, рост ХГЧ. Нормальные значения ХГЧ могут изменяться до 20 раз при нормальной беременности. Вариации в повышении ХГЧ не обязательно являются признаком аномалии беременности или наличия двух или более плодов. 3 недели: 5-50 мМЕ / куб.см от Gnoth and Johnson График уровня ХГЧ по неделям дней от LMP недель События Среднее значение ХГЧ Диапазон ХГЧ Подробнее: Источники: Прежде всего, поздравляем! Эти ранние положительные результаты могут быть одним из признаков того, что у вас есть близнецы, но не рассчитывайте на это. И вот почему: домашние тесты на беременность выявляют присутствие хорионического гонадотропина человека (ХГЧ) в моче, и уровень этого гормона действительно выше при многоплодной беременности — но не сразу. Для того, чтобы выработка ХГЧ у близнецов превысила выработку ХГЧ у одного ребенка, требуется несколько дней. Фактически, в первый день вашей первой пропущенной менструации может вообще не быть разницы. Поскольку вы тестировали себя даже раньше, то вполне вероятно, что то, что вы измерили, является просто нормальным изменением выработки гормонов; ваши ранние положительные результаты могут означать, что у вас еще двое детей (исследования показывают, что это чаще встречается у женщин старше 35 лет), или они могут означать, что у вас есть только один. Почему такой сомнительный ответ? Это потому, что домашние тесты на беременность должны учитывать несколько важных переменных. Во-первых, ХГЧ начинает вырабатываться клетками плаценты через несколько дней после того, как эмбрион имплантируется в стенку матки, а затем удваивается каждые два-три дня в течение примерно 10 недель, но имплантация может происходить практически в любое время после овуляции. Ваша яйцеклетка может быть оплодотворена сразу после выхода, а затем ускориться вниз к матке, или она может быть оплодотворена через пять дней после овуляции и отправиться в неторопливое путешествие к своему окончательному дому. Поскольку ХГЧ не вырабатывается до имплантации, у вас может не быть измеримых уровней его до тех пор, пока вы не пропустите месячные, или у вас может быть запас почти на две недели. В дополнение к этой вариации (или, возможно, из-за этого) количество ХГЧ может сильно отличаться от человека к человеку и от беременности к беременности. Наконец, сами тесты на беременность различаются по чувствительности не только от производителя к бренду, но и от партии к партии. Очень немногие домашние тесты достаточно чувствительны, чтобы их можно было использовать до первого дня менструации; только тогда у большинства женщин уровень ХГЧ достаточно высок, чтобы вызвать знак плюса (некоторые эксперты рекомендуют подождать несколько дополнительных дней, чтобы убедиться, что гормона достаточно для измерения; при этом любой положительный результат будет точным, независимо от того, в какой день вы используете тест на).Но если бы ваш уровень был высоким и вы использовали особенно чувствительный домашний тест на беременность, вы, безусловно, могли бы получить ранние положительные результаты и не иметь близнецов. Что такое нормальный уровень ХГЧ? Кстати, анализы крови на ХГЧ точнее домашних тестов на беременность (особенно раньше). Количественный тест на ХГЧ специально измеряет количество вырабатываемого вами гормона. Немногие практикующие врачи все равно заказывают анализы крови на беременность, так как домашние тесты на беременность очень точны, если менструация пропущена.Однако, поскольку у вас были такие ранние положительные результаты, ваш врач может назначить его. Он или она также может заказать УЗИ, которое позволит вам увидеть, есть ли у вас на борту более одного ребенка. Когда ваш врач говорит о ХГЧ, он имеет в виду гормон хорионический гонадотропин человека, который плацента вырабатывает во время беременности. Вот почему его называют «гормоном беременности».» Принято считать, что на ранних сроках беременности уровень ХГЧ в количественном анализе крови должен удваиваться примерно каждые два-три дня. Но если ваш растет медленнее, не паникуйте. Цифры являются лишь ориентировочными, и изменение уровня может быть более важным, чем фактическое число. Анализ крови может впервые обнаружить ХГЧ примерно через 11 дней после зачатия. Уровень ХГЧ измеряется в милли-международных единицах на миллилитр, а уровень ХГЧ выше 25 мМЕ / мл является положительным показателем беременности. Два распространенных типа тестов на ХГЧ — это качественный тест, который определяет присутствие гормона в вашей крови, и количественный тест, который измеряет количество в вашей крови. Удвоение времени для ХГЧ — хороший способ проверить, нормально ли протекает беременность примерно в течение шести или семи недель после последней менструации.При обычной беременности уровень ХГЧ удваивается каждые 72 часа. Этот 72-часовой период увеличивается примерно до 96 часов по мере вашего продвижения. Уровень этого гормона достигает пика в течение первых 8-11 недель беременности, затем снижается и стабилизируется. После 5-6 недель беременности УЗИ становится лучшим инструментом для получения информации о том, как развивается беременность, и оно намного точнее, чем показатели ХГЧ. Женщины с низким показателем могут иметь нормальную беременность и иметь совершенно здорового ребенка.Обратите внимание, что уровень ХГЧ не является подходящим способом датировать беременность (то есть, чтобы определить зачатие и, исходя из этого, предполагаемый срок родов). Медленно увеличивающееся время удвоения ХГЧ может быть признаком выкидыша или симптомом внематочной беременности, но это не всегда так. Двух-трехдневные рекомендации верны в 85% нормальных беременностей. Это означает, что около 15% жизнеспособных беременностей могут иметь более медленное удвоение ХГЧ. Также имеет значение высокий уровень ХГЧ.Высокие уровни могут указывать на: В исследовании 2004 года исследователи обнаружили, что уровень ХГЧ может увеличиться всего на 53% в течение двух дней даже при нормальной беременности, хотя медленный рост уровня ХГЧ менее распространен при нормальной беременности. Пульс и давление – важнейшие показатели работы сердечно-сосудистой системы организма. Согласно их величинам определяется насыщение тканей кислородом, поступающим с кровяной жидкостью. Определение нормы пульса у мужчин, женщин и детей по возрастам позволяет оценить работу кровообращения, предупредить опасность возникновения инсульта, инфаркта, гипертонического криза. Содержание статьи: Артериальное давление – напор, с каким циркулирует кровяная жидкость по крупным артериям человеческого организма. Составными частями величины являются: Измеряется в миллиметрах ртутного столба. Идеальным показателем для взрослого человека считается 120/80. Отклонения от нормы в большую сторону симптоматизируют опасность гипертонического кризиса, инфаркта и инсульта. Требуют медикаментозной корректировки. Пониженные значение указывают на возможность развития гипотонии, могут способствовать обморокам, остановке дыхания и кровообращения. Пульс – толчкообразные, периодические сокращения сердечной мышцы, в момент заполнения сосудов и вен кровяной жидкостью. Разделяют капиллярную, артериальную и венозную пульсацию: Пульс здорового человека в момент покоя — 61-92 уд./мин. Значительное отклонение в какую-либо сторону свидетельствует о дисфункциях в сердечно-сосудистой системы и требует основательного исследования и медицинской корректировки. Артериальное давление и частота сердечных сокращений измеряются в спокойном состоянии на том основании, что физическая работа содействует возрастанию показателей. Взаимосвязь между цифрами прослеживается при повышенном АД. В данном случае возникает рост внутричерепного давления, оживление блуждающего нерва, появляется брадикардия. Пульс (норма по возрастам у женщин и мужчин зависит от физических, экологических, эмоциональных факторов) имеет следующее влияние: Причины повышенного сердцебиения делятся на физиологические (нормальные) и патологические. Физиологические причины вызваны естественными факторами. При их появлении пульс увеличивается до 130 ударов, приходит в норму в течение 15 минут после устранения спровоцировавшей усиление причины. К ним относятся: Патологические факторы связаны с заболеваниями. Различают интракардиальные (сопровождающие сердечно-сосудистые нарушения) и экстракардиальные (появляющиеся в результате дисфункции других органов и систем). К интракардиальным относятся: Экстракардиальные возникают при: Низкий пульс может указывать на различные сердечные патологии или появляется как следствие естественных причин. В норме брадикардия, не требующая лечения, возникает: Пониженная пульсация, указывающая на заболевание, появляется при: Спровоцировать брадикардию способны: Высокий пульс и колебания давления возникают при различных патологиях, под влиянием внешних факторах, при травмах. Высокий пульс при повышенном давлении появляется из-за необходимости в быстрой работе сердца для обеспечения тканей питательными веществами. Очень опасен, так как способен спровоцировать кислородное голодание, проблемы с ЖКТ, инсульт. Встречается при: Возможно проявление от: Усиленный пульс при рабочем давлении называют тахикардией. О развивающейся патологии свидетельствует потемнение в глазах, шум в ушах, резко появившаяся слабость. Различают: Причины тахикардии: Тахикардия при нормальном давлении очень опасное явление, требующее своевременного лечения. При отсутствии медицинской помощи возможна остановка сердца, клиническая смерть. Высокий пульс во время гипотензии проявляется у: Внешними причинами, провоцирующими тахикардию при пониженном давлении, являются: Состояние требует медицинской корректировки вследствие опасности большой потери крови и кислородного голодания клеток головного мозга. Пульс (норма по возрастам у женщин, мужчин и детей установлена специалистами) определяется при самостоятельном измерении или пульсометром. Для пальпационной диагностики подходят: Измерения в идеале требуется проводить в одно и то же время, после пробуждения, в положении лежа на спине. Последовательность замера пульса на запястье: Установление значений ЧСС на шее: При измерении пульса нельзя сильно нажимать на шею из-за опасности остановить кровотечение и вызвать потерю сознания. Пульс (норма по возрастам у женщин и мужчин значительно разнится) отражен в таблице: С возрастом количество ударов сокращается в связи со старением организма, развивающимися патологиями сердца и сосудов. Нормы пульса у детей в соотношении с возрастом указаны в нижеприведённой таблице: При взрослении ребенка сердечная мышца разрастается, циркуляция крови замедляется, способствуя сокращению числа пульсационных ударов. На ЧСС оказывают влияние различные факторы: 3. Физические нагрузки: 4. Изменения положения тела. В лежачем состоянии наблюдается самая низкая пульсация. При переходе в вертикальное положение число ЧСС возрастает вследствие застоя крови в нижних конечностях. Попытки лечь сопровождает обратный эффект. 5. Умственные нагрузки. При пробуждении просматривается низкая ЧСС, в дальнейшем она возрастает или уменьшается в зависимости от каждодневной нагрузки. Перед сном показатели пульсации выше утренних. Разница между ними в 7 ударов говорит о низких умственных нагрузках, до 15 – указывает на нормальные, хорошо переносимые занятия, свыше 16 – показатель тяжелого труда. 6. Эмоции. Стресс, волнение, нервное напряжение провоцируют повышение пульсации. 7. Температура тела. Увеличение температуры тела на 1 градус приводит к возрастанию ЧСС на 10 ударов вследствие резкой потребности организма в выделении избыточного тепла. Понижение температуры замедляет и нормализует пульс. 8. Температура воздуха: Норму пульса можно рассчитать по возрастам у мужчин и женщин во время физических нагрузок по формуле: (220 – возраст) * интенсивность спортивной тренировки. Уровни нагрузки определяются в %: Расчет нормы ЧСС для женщины 34 лет, при тренировке для ликвидации жировых отложений: Нормальный пульс составляет от 111,6 до 130,2 ударов в минуту. Пульс (норма по возрастам у женщин может различаться) у тех, кто ожидает ребенка, значительно выше. Происходит это из-за резкого гормонального всплеска, увеличения объема крови, нагрузки на организм. Если в течение 9 месяцев будущая мама чувствует себя хорошо, не возникает патологий, отеков, сильного токсикоза и головных болей, то превышение ЧСС до 101-122 ударов не является основанием для паники. На первых неделях пульсация резко увеличиваете из-за токсикоза, гормональных перемен в организме, формирования эмбриона. Нормальным для этого периода считаются пульсация до 112 уд./мин. В начале второго триместра сердечные сокращения нормализуются до 86/94 ударов, а с 25 недели резко возрастают, достигая пределов в 120 уд./мин. Связан скачок с увеличением количества циркулируемой крови на 1,5-2 л. Третий триместр характеризуется учащенным сердцебиением, ростом пульсации до 150 уд./мин. Причиной высоких значений является сильной рост ребенка, ускоренное кровообращение, запас кровяной жидкости для предстоящих родов. Кроме указанных причин усиление сердечной пульсации происходит: Возможно понижение сердечной пульсации в течение 9-ти месяцев, происходящее в связи с особенностями строения организма женщины. Сердцебиение до 63 уд/мин. является нормальным и не нуждается в лечении при отличном состоянии здоровья будущей мамы. Артериальное давление — цифра не постоянная, зависящая в своем изменении от возрастных значений, нагрузок, окружающей среды. Показатели нормы в соотношении с возрастом указаны в таблице: Алгоритм измерения артериального давления: Артериальное давление во время ожидания малыша может немного отличаться от принятых норм. Отклонения происходят из-за гормональных изменений, формирования эмбриона, увеличения объема крови. В первом триместре возможно повышение или понижения нормальной величины на 10-15 мл. ртутного столба. Причина сбоя в количестве выделяемых организмом гормонов эстрогена и прогестерона. Чаще всего давление понижается, что не сказывается на общем самочувствии будущей мамы. С 20-й недели АД начинает постепенно повышаться. Нормой в это время считаются показатель от 90/60 до 140/90. Главным аргументов является здоровье женщины. Оказывать влияние на цифры тонометра в период беременности могут: Если при давлении 142/91 наблюдается головная боль, шумит в ушах, сознание становиться мутным — требуется незамедлительно вызвать скорую помощь, так как возможно развитие гестоза, представляющего серьезную опасность для ребенка и его мамы. Артериальное давление у детей более высокое, чем у взрослых вследствие особенностей строения организма, жизненной активности. Отступления от установленных показателей в детском возрасте — серьезный симптом, свидетельствующий о патологических проблемах сердца и внутренних органов. Значения у детей до года: До 5 лет показатели нормального кровяного давления для мальчиков и девочек практически одинаковы. С 5,5 до 10 лет возникает различие в сторону увеличение АД у детей мужского пола, в 14 лет давление у них понижается на несколько пунктов. Цифры АД для детей: Во время переходного возраста отступления на 22-26 мм. рт. ст. допустимы и не нуждаются в медикаментозном лечении. Причины высокого давления: Понижение АД происходит вследствие: Нормализовать кровяное давление детей возможно с помощью: При спортивных занятиях происходит выброс адреналина, расширение сосудов, учащение пульсации сердца, роста давления. Ускорившийся кровоток активнее доставляет кислород тканям. Повышение АД вследствие физических упражнений в границах максимальных значений полезно для организма. При интенсивных занятиях спортом возможно увеличение показателей до 180/100 мм.рт.ст., что не причиняет вреда здоровому организму. Страдающим гипертонией данный скачок способен нанести вред, поэтому им следует избегать упражнений на выносливость. При высоком давлении рекомендуется: Занятия следует начинать постепенно, усиливая нагрузку с течением времени. Перед началом физических тренировок необходимо проконсультироваться с врачом на предмет противопоказаний к какому-либо виду спорта. Профессиональным спортсменам в обязательном порядке требуется измерять АД за 20 мин. до начала занятий и через 10 мин. после. Тренироваться следует только в свободной одежде, не сжимающей грудную клетку. В обязательном порядке пить воду (до 2,5 л.). Больным гипотонией, имеющим давление 90/60 мм. рт. ст., запрещены любые физические упражнения, кроме пеших прогулок. Отклонения в показателях АД являются симптомами гипертонии и гипотонии. Гипертония – повышенное кровяное давление. Опасное заболевание, провоцирующее патологию других органов, в особых случаях может вызвать гипертонический криз с летальным исходом. К гипертонии приводят стрессы, нехватка жидкости, сахарный диабет, ожирение, недостаток кальция и магния. Проявляется шумом и мушками в глазах и ушах, обмороками, помутнением сознания, сильной головной болью. Степени болезни: Гипотония – низкое давление. Характеризуется нарушением памяти, бессонницей, раздражительностью, снижением половой активности, ранним климаксом, одышкой, хронической усталостью. В подростков возрасте проявляется как синдром вегето-сосудистой дистонии. Кровяное давление и пульсация, основные признаки, указывающие на работу сердечно-сосудистой системы. По показаниям нормы пульса у мужчин, женщин и детей по возрастам следует делать выводы о работе организма и функционировании внутренних органов, а при возникновении отличия от допустимых значений вовремя принимать меры для ликвидации патологии. Оформление статьи: Лозинский Олег Норма пульса у женщин: healthperfect.ru Пульс является одним из наиболее важных базовых биомаркеров, который дает возможность оценить состояние сердечно-сосудистой системы организма. Еще древние медики, в числе которых Герофил Халкедонский, считали, что биение артерий — это индикатор, который позволяет распознать больной организм и даже спрогнозировать дальнейшее развитие недуга. И сейчас пульс, норма которого изменяется в зависимости от ряда факторов, позволяет самостоятельно оценить состояние организма. Фото: pixabay.com Что такое пульс, есть ли у него классификация, как организм сигнализирует о возможном заболевании? Пульс — это процесс толчкообразных колебаний сосудистых стенок, которые связаны между собой и синхронизированы с сокращениями миокарда. У здорового человека его цикличность приблизительно равна 1 секунде. Нормальный пульс человека представляет собой пульсирующие ритмичные волны, которые в течение единицы времени фиксируются одинаково. Пульс считают аритмичным, когда волны обладают хаотичным характером. Среднестатистическая норма обозначена в диапазоне 60‒90 пульсаций за минуту (уд./мин). Пульс человека бывает таких видов: Является биением шейных яремных и ряда прочих крупных вен сердечно-сосудистой системы, которые расположены непосредственно вблизи сердца. Найти в периферических венах пульс достаточно сложно. Представляет собой толчкообразные ритмизированные колебания стенок артерий. Они вызваны переменой кровенаполнения и напрямую связаны с сердечным ритмом. Это синхронизированное с артериальным пульсом изменение интенсивности окраски кожных покровов при надавливании на ноготь или при сдавливании нижней губы стеклом. Присутствие этого пульса является отклонением от нормы, потому что в здоровом организме в капиллярах кровоток должен быть непрерывен. Наличие этого пульса является следствием увеличения разницы межу верхним и нижним давлением. Все описанные виды связаны между собой и напрямую зависят от сокращений сердечной мышцы. Наиболее часто под понятием «пульс» подразумевают артериальный тип. Фото: pixabay.com Вот по каким критериям специалисты подразделяют виды пульса: Характеризует интервалы следующих последовательно пульсовых волн. Когда между ними сохраняется одинаковый интервал, пульс характеризуется как ритмичный. При различной длительности колебаний его оценивают как аритмичный. Показывает количество пульсаций в минуту. У здорового человека она идентична ЧСС (частоте сокращения сердца). Этот показатель определяет полноту и интенсивность наполнения кровью артерий на пульсовой волне. Когда пульс в норме, его называют умеренным. Пульс называют пустым, когда он плохо пальпируется, а когда едва ощущается — нитевидным. При избыточном наполнении артерий его расценивают как полный. Значение определяется силой, которая необходима для абсолютного пережима артерии. В зависимости от прилагаемого усилия пульс классифицируют на твердый, мягкий либо умеренного напряжения. Величина показывает, с какой амплитудой колеблются артериальные стенки. Бывает малой (амплитуда ниже нормы), большой (амплитуда превышает норму) и умеренной высоты (нормальный пульс). Самая простая для самостоятельного измерения характеристика пульса — частота. Преимущественно подсчитывают, сколько пульсаций происходит за четверть минуты, затем множат на 4. Иногда такие замеры могут быть неточными. В течение минуты частота пульса (BPM) может меняться, поэтому нужно считать удары в течение 60 секунд. При таком способе можно обнаружить аритмию, если она присутствует. Вот как рекомендуют измерять пульс специалисты медицинского портала WebMD: Фото: pixabay.com Замерить пульс аналогичным способом можно на любых артериях. Пульс человека зависит от многих факторов и показателей. Он снижается в условиях пониженных температур. В организме на холоде сосуды сужаются, циркуляция крови замедляется. В таких условиях для поддержки нормального кровообращения телу требуется меньшее количество сердечных сокращений, поэтому пульс снижается. При повышенных температурах сосуды расширяются, BPM возрастает. Сердечные сокращения повышаются при обезвоживании организма. От недостатка жидкости кровь густеет, а сердце вынуждено работать более интенсивно. Это повышает частоту сердечных сокращений. Усиливается частота биения артерий также в стрессовых ситуациях и при психоэмоциональном напряжении. Это объясняется перевозбуждением вегетативной нервной системы, а она активизирует многие системы жизнедеятельности организма, в число которых входит сердце. Влияние на BPM оказывает тренировка организма. У людей, которые активно регулярно занимаются спортом, частота пульса снижается — тренированная сердечная мышца за одни цикл способна перекачать больший объем крови. Читайте также: Артериальное давление: норма по возрасту У здоровых женщин и мужчин одного возраста норма пульса будет незначительно отличаться. Причиной служат особенности физиологии. Женское сердце обладает меньшими размерами в соотношении к телу. Эта особенность заставляет миокард сокращаться быстрее. В среднем возрасте для мужчины норма пульса 70‒80 уд./мин. Показатель для женщин такого же возраста увеличивается на 15 ударов. Общепринятые нормы носят условный характер. Для каждого человека вне зависимости от пола они рассчитываются индивидуально. Авторитетное издание WebMD публикует формулу, по которой каждый может рассчитать критическую верхнюю границу пульса. У здоровых людей без вредных привычек нормальный пульс изменяется вследствие возрастных изменений. Сердце младенцев находится в стадии формирования, поэтому для полноценного обеспечения всех потребностей организма сердцу нужно сокращаться чаще. В процессе взросления и в расцвете сил показатели нормы снижаются и вновь возрастают в пожилом возрасте. Повышение порогов происходит вследствие физиологического снижения эффективности работы сердечно-сосудистой системы. Фото: pixabay.com Вот среднестатистические показатели BPM для людей разного возраста: Пульс здоровых младенцев находится в рамках 100‒150 уд./мин. Однако встречаются случаи, когда он снижается до 70 биений. При отсутствии заболевания такие явления не считаются патологией и не отражаются на дальнейшем развитии ребенка. Нормальный пульс — 90‒120 уд./мин. Отклонения у здоровых детей также возможны, но встречаются значительно реже, чем у новорожденных малышей. В норму пульса этого периода входит наибольший диапазон, который составляет 70‒130 уд./мин. Это обусловлено существенными различиями в интенсивности физиологического развития детей и индивидуальными особенностями каждого ребенка. Это время организм интенсивно растет, а к 20 годам полностью завершает процесс развития. Физиологические показатели всех детей выравниваются и оказываются соразмерными. Формирование сердечно-сосудистой системы к окончанию этого периода закончено. Норма — 60‒100 уд./мин. В общепринятой классификации граничных порогов BPM для всех взрослых этой категории нормой считают 65‒80 уд./мин. Для мужчин показатели сдвинуты к нижнему порогу, а смещение к верхней границе характерно для женщин. В эти годы работа организма оптимальна — сердце полностью сформировано, а возрастные изменения систем жизнедеятельности отсутствуют. BPM здорового человека этого возраста условно считается эталонной. В эти годы норма BPM сохраняется практически неизменной в сравнении с 30-летними, составляет 60‒80 уд./мин. Но в связи с началом появления начальных возрастных изменений у многих людей происходит выпадение пульса за верхнюю границу. Нормативные пределы BPM в этом возрасте расширяются и составляют 65‒90 уд./мин. Увеличенная градация объясняется особенностями старения организма, которые уникальны для каждого человека. У женщин пульс также выше, но при достижении 50 лет разница практически исчезает. Нормативные границы BPM у людей этого возраста обозначить сложно. Это обусловлено тем, что среди мужчин и женщин 60+ лет сложно найти человека без заболеваний, в числе которых и проблемы с сердцем. Естественное старение организма и ухудшение здоровья влияют на скорость пульса. Принятая в медицине норма находится в диапазоне 60‒90 уд./мин. Любые отклонения в одну или другую стороны сигнализируют о проблемах в сердечно-сосудистой системе. Фото: pixabay.com Помимо прочих факторов на пульс влияет вес человека, экологическая обстановка в месте проживания, условия труда, наличие вредных привычек. Измеряя ежедневно пульс после пробуждения, можно самостоятельно контролировать здоровье организма и состояние сердечно-сосудистой системы. Читайте также: Как снизить давление без лекарств: советы и секреты Статья носит ознакомительный характер. Не занимайтесь самолечением. Это может навредить вашему здоровью. Для получения профессиональной помощи обратитесь к врачу. Источники: www.nur.kz Измерение пульса позволяет оценить функционирование сердечно-сосудистой системы и сделать предварительные выводы о вероятных нарушениях. Частота сердечных сокращений является важным критерием в диагностике различных заболеваний, в частности аритмии. Чтобы правильно измерить пульсовые колебания, необходимо знать технику процедуры и уметь адекватно оценивать полученные результаты. Норма пульса по возрастам существенно отличается, так как даже половая принадлежность влияет на скорость сердечных сокращений. Рассмотрим подробнее, от каких факторов зависит величина пульса и какие показания этого критерия являются нормальными. Ритмичные колебания стенок сосудов, спровоцированные сокращениями сердечной мышцы, принято называть пульсом. Он может ускоряться или замедляться в зависимости от наличия физиологических и внешних факторов влияния. Учащение сердцебиения, как правило, вызывают такие причины: Существуют также и другие факторы, на фоне которых пульс может быть ускоренным. К ним относятся: время суток, повышение температуры тела и воздуха, прием пищи. Играют роль возраст и половая принадлежность человека. Доказано, что у женщин частота пульса несколько выше, чем у мужчин, примерно на 7–8 ударов. На показатели может оказывать влияние функциональное состояние организма, различные заболевания и органические поражения. Скорость пульсовых колебаний зависит даже от роста — чем выше человек, тем медленнее у него происходят сердечные сокращения. Отмечено, что замедление пульса у людей наблюдается в ночное время суток, а естественное ускорение характерно для второй половины дня. Особенностью этого критерия работы сердца является то, что одинаковые показатели пульса свидетельствуют о разных состояниях. К примеру для новорожденного, сердцебиение 140 ударов в минуту считается нормой, а вот для взрослого человека это слишком ускоренный пульс, свидетельствующий о нарушении работы сердца. Стоит отметить также, что частота пульса у пожилых людей выше, чем у молодых и среднего возраста. Для того чтобы точно охарактеризовать допустимые нормы и возможные отклонения пульсовых колебаний для людей разного возраста, воспользуемся таблицей. Пользуясь такой таблицей, можно правильно оценить результаты измерений пульсовых колебаний. Но, помимо того, что каждый должен знать нормальное значение пульса для своего возраста, следует понимать, на что указывает замедленное или ускоренное сердцебиение. Если частота пульса превышает максимально допустимое значение, то это должно послужить поводом для обращения за медицинской помощью. Учащение сердечных сокращений может быть обусловлено функциональными факторами. К примеру, пульс до 90 ударов в минуту и выше наблюдается у женщин с наступлением менопаузы и свидетельствует о приступе тахикардии. Снижение уровня гормона эстрогена в крови, вызванное другими причинами, также приводит к ускорению сердцебиения. Как отличить функциональные изменения пульса от патологических? В первом случае у людей отсутствуют жалобы на такие симптомы, как: Если перечисленные признаки есть, то учащение пульсовых колебаний связано с патологическими причинами. Заболевания, которые могут спровоцировать тахикардию (учащение сердечных сокращений): Независимо от того, какие причины спровоцировали ускорение сердцебиения, нужно обращаться за медицинской помощью в случаях, когда превышена максимальная норма пульса по возрастам. Предельно допустимое значение без таблицы можно высчитать по формуле: от 220 отнять количество полных лет человека. Как повышение, так и понижение скорости сокращений сердечной мышцы, может иметь функциональную или патологическую природу. Замедление пульса до 60 ударов в минуту и менее является симптомом брадикардии . Болезни, при которых наблюдается замедление пульса: Брадикардия может быть и следствием приема некоторых видов лекарственных препаратов. Важно регулярно измерять и контролировать показатели пульсовых колебаний, а в случае выявления отклонений от нормы, обращаться к кардиологу! serdceinfo.ru Пульс (от лат. pulsus — удар, толчок) — периодические, связанные с сокращениями сердца, колебания стенок сосудов, обусловленные динамикой их кровенаполнения и давления в них в течение одного сердечного цикла. Различают артериальный, венозный и капиллярный пульс. Нормальные показатели пульса проявляются его ритмичностью и частотой колебаний в минуту. Нормальный пульс у человека подразумевает соблюдение ритмичности появления пульсовых волн, которые регистрируются одинаково часто за одну единицу времени. В ситуации, когда появление пульсовых волн носит хаотичный характер, речь идёт об аритмичном пульсе. Среднестатистическая нормальная частота пульса человека ограничивается отметкой от 60 до 90 ударов в минуту. Такая частота пульса отмечается у приоритетного большинства здоровых людей, которые находятся в состоянии физического и психоэмоционального спокойствия. Значение нормального пульса варьируется в зависимости от возраста и пола человека. Зависимость значения пульса (ударов в минуту) от возраста выглядит следующим образом: От рождения до 1 месяца: От 1 месяца до 1 года: От 1 до 2 лет: От 4 до 6 лет: От 6 до 8 лет: От 8 до 10 лет: От 10 до 12 лет: От 12 до 15 лет: От 15 до 50 лет: От 50 до 60 лет: От 60 лет и старше: Показатели нормального пульса у одного и того же человека могут значительно варьироваться в зависимости от окружающей среды и состояния физической активности. Кроме того, помимо определения частоты пульса при физической активности, следует регистрировать время, в течение которого пульс нормализуется после прекращения упражнений. При нормальных условиях пульс должен нормализоваться не более чем через пять минут. Также показатель пульса может значительно отклоняться от нормы в течение дня, например, при следующих обстоятельствах: Большинство электронных тонометров, помимо определения давления, имеют также функцию измерения пульса. Но часто ли вы обращаете внимание на этот показатель и главное – знаете, что он означает? А ведь сердце – наша главная мышца, и от его состояния зависит здоровье всего организма. Кроме того, отклонения этого показателя от нормы могут быть сигналом о проблемах с другими органами. Если частота пульса сильно превышает норму, такое состояние называют тахикардией, а если значение опускается ниже 50 ударов в минуту – брадикардией. Любые же нарушения сердечного ритма могут привести к более серьезному заболеванию – аритмии. Общепринятыми нормами пульса считаются следующие цифры: — у мужчин – 60-80 ударов в минуту — у женщин – 65-85 ударов в минуту У младенцев пульс может достигать максимальных показателей – до 160-200 ударов в минуту. Нормой считает пульс здорового человека в состоянии покоя, как правило, сразу после пробуждения. Но частота сердечных сокращений может значительно колебаться под воздействием различных факторов. В сидячем положении пульс увеличивается на 4-6 ударов, а в положении стоят – еще на 10-12 пунктов от нормы. Если же вы занимаетесь любыми тренировками, пульс значительно повышается. Максимальное значение можно вычислить по простой формуле – от 220 отнять ваш возраст. Нагружать сердце более частыми сокращениями не рекомендуется даже самым опытным спортсменам! Важно также знать, что частота пульса может колебаться в течение дня: — ночью в состоянии максимального покоя, когда человек спит, пульс медленный — утром с 8 до 12 часов значения достигают максимума — после полудня до 15 часов пульс постепенно замедляется — с 15 часов пульс снова учащается и достигает наивысшего значения к 20 часам Поэтому измеряя пульс стоить брать во внимание все вышеперечисленные факторы. Еще со школы мы знаем, что измерить пульс можно самостоятельно – достаточно нащупать у себя лучевую артерию (на запястье) и сосчитать количество ударов за минуту. Для получения более точных значений можно использовать специальные пульсометры или электронные тонометры. Некоторые модели тонометров также могут сразу определить нерегулярные сердечные сокращения и предупредить о наличии аритмии. Американские учёные из института Скриппса опровергли существование «нормального» пульса у людей. По их словам, у каждого человека есть своя норма, которая зависит от нескольких факторов. Лекарства оказались эффективнее операций на сердце Обычно принято считать, что норма пульса взрослого человека приравнивается к показателям от 60 до 100 ударов в минуту. Если же врач обнаруживает некоторые отклонения от «нормы», то здоровью такого пациента уделяется больше внимания. Для проведения исследований они задействовали почти 92 тысячи жителей США, которые с марта 2016 по февраль 2018 года носили на запястье электронные браслеты. По их показателям ученые смогли отследить изменения частоты пульса в течение дня для каждого человека, а также сравнить показатели разных людей между собой. Оказалось, что частота пульса в состоянии покоя, нормальная для одного человека, может отличаться от аналогичного показателя, считающегося нормой для другого человека. При этом разница может составлять почти 70 ударов в минуту. Как пояснили учёные в своей работе, опубликованной в журнале PLoS ONE, на индивидуальную частоту сердечных сокращений могут оказывать влияние возраст, пол, индекс массы тела и даже средняя продолжительность ночного сна. Кроме того, показатель пульса зависит от времени года. 22 ноября сообщалось, что учёные установили влияние фасоли на работу сердца. Как оказалось, у людей, которые ежедневно едят бобовые продукты, риск ожирения и ишемической болезни сердца гораздо меньше, чем у тех, кто эти продукты практически не употребляет. По словам специалистов, зеленый горошек, фасоль, чечевица и бобы отлично помогают бороться с заболеваниями сердца. В занятиях спортом очень многие ошибочно придерживаются мнения, что для того, чтобы тренировки имели максимальный эффект, будь то эстетический или общеукрепляющий, необходимо регулярно и длительно заниматься на пределе своих возможностей. А главным показателем того, что вы хорошо поработали, будут зашкаливающий пульс, мокрая насквозь футболка и бордово-красное лицо и постоянное чувство утомления. Спешим заверить: тренировки в подобном изнуряющем режиме могут не только не принести ожидаемого результата, но и навредить здоровью — в первую очередь, сердечно-сосудистой системе и опорно-двигательному аппарату! Любые аэробные нагрузки (бег, плавание, велосипед, бег на лыжах или коньках, гребля и др. Частота сердечных сокращений — это число сокращений сердца в единицу времени (обычно — в минуту). Этот показатель различен у людей разного возраста и разного уровня тренированности: например, у полугодовалого малыша в состоянии покоя нормой считается 80-120 ударов в минуту, у взрослого человека — 60-100, а у профессионального бегуна — 40-60 ударов в минуту. Следить за своей ЧСС очень важно, ведь она помогает определить, какую нагрузку испытывает организм, и какое действие она на него оказывает. Вот несложный алгоритм, по которому вы можете рассчитать свою ЧСС и выбрать оптимальную пульсовую зону для тренировки: 1. Прежде всего, измерьте ЧСС в состоянии покоя, то есть утром после пробуждения, до подъема с кровати. экг с нагрузкой ЭКГ с нагрузкой — проба Мартинэ (20 приседаний за 30 сек.). Функциональная проба – часть комплексной методики врачебного контроля лиц, занимающихся физической культурой и спортом, а также при поступлении в ряд учебных заведений. Применение таких проб необходимо для характеристики функционального состояния организма занимающегося и его тренированности. Пробу с физической нагрузкой желательно проводить утром натощак. Проба с физической нагрузкой в виде пробы Мартинэ (20 приседаний) проводится в дополнение к основной ЭКГ для оценки устойчивости сердечно-сосудистой системы к физической нагрузке и процессов восстановления её деятельности после прекращения нагрузки. Это обследование может проводиться, как в рамках общей диспансеризации, так и для оценки динамики в процессе лечения сердечно-сосудистых заболеваний. Помимо этого данное обследование назначается лицам при профотборе на работу, требующую высокую физическую нагрузку. Как проходит диагностическое обследование: Оценка результата. При хорошем функциональном состоянии сердечно-сосудистой системы изменение ЧСС и пульсового давления на пробу Мартинэ не превышает 50…80 % от цифр покоя. Определяется увеличение ЧСС после приседаний сравнительно с исходной в % . Например, пульс исходный 60 уд./мин., после 20 приседаний 81 уд./мин., поэтому (81–60) : 60 ґ 100 = 35%. Восстановление длится не более 3-5 минут. Тренированный организм при этом проявляет признаки экономизации деятельности сердечно-сосудистой системы и в покое, и в нагрузке. Восстановление пульса после нагрузки. Для характеристики восстановительного периода после выполнения 20 приседаний за 30 с на 3-й мин. восстановления выполняется ЭКГ, по величине разности ЧСС до нагрузки и в восстановительном периоде оценивается способность сердечно-сосудистой системы к восстановлению Результаты функциональных проб оцениваются в сопоставлении с другими данными врачебного контроля. Работа сердца обеспечивает функционирование всего организма человека. Вот почему так важно контролировать его состояние. Нормальный пульс – один из первых признаков того, что с организмом все в порядке. Слишком быстрый или медленный пульс может говорить о серьезных проблемах. Показатели В результате своей работы сердце перекачивает кровь по артериям, в которых, в свою очередь, создаются колебания. Такие волны от потока крови называются пульсом. Нормальная частота пульса человека может меняться под воздействием разных факторов. Именно поэтому отклонение от установленных показателей не всегда является признаком серьезных проблем со здоровьем, однако требует внимания и консультации с врачом. Врачи заявляют, что средняя норма пульса у взрослого человека должна быть около 60-80 ударов в минуту. Кроме количества ударов за минуту, также обращают внимание на промежутки времени между ними. Сердце должно биться ритмично, с примерно одинаковыми промежутками между ударами. Большие перерывы или слишком быстрое биение время от времени может быть признаком аритмии, которая также является серьезным поводом для похода к врачу. Возросная норма пульса На пульс могут оказывать влияние разные внешние факторы, а также внутренние особенности организма. Однако есть общие особенности, которые могут изменить частоту сердцебиения, к которым стоит отнести возраст и пол. Существует средняя норма пульса для взрослых людей. Следует отметить, что пульс нужно измерять в состоянии покоя. Он может учащаться после еды, волнения или физической нагрузки. Пульс взрослого человека также изменяется в зависимости от возраста. Средняя норма пульса у взрослых: С возрастом на каждые 5-10 лет жизни следует добавлять по 5-10 ударов к нормам, чтобы знать, какой должен быть пульс. Показатели пульса у взрослых также зависят от пола При оценке сердцебиения следует также учитывать пол человека. Доказано, что сердце имеет разные размеры у мужчин и женщин. Женское сердце немного меньше, поэтому ему приходится работать более интенсивно, чтобы перекачать необходимое количество крови. Кроме того, сердце мужчин обычно работает более размеренно, если оно лучше закалено физическими нагрузками, поэтому норма сердцебиения у них может быть немного меньше. У женщин же показатель нормы может быть увеличен на 5-10 пульсаций от установленных. Отдельно следует отметить, что нормы пульса у женщин значительно меняются при беременности. В этот период пульс может достигать 110 ударов за минуту, что является нормой для женщины в этом положении. У детей отдельные нормы: Учащенный пульс у детей может указывать на такие заболевания и состояния: Если вы несколько раз заметили у ребенка слишком высокую частоту сердечных сокращений в состоянии покоя, то его обязательно нужно показать врачу. Источник: Fabiosa С возрастом усиливается синусовая (или дыхательная аритмия), т. ЧСС первый и обязательный параметр оценки ЭКГ. Частота сердечных сокращений (уд/мин) у детей 0-18 лет. (Протокол ЦСССА ФМБА России). Возраст Норма 0-1 день 120-140 1-3 дня 3-7 дней 130-150 7-30 дней 140-160 1-3 мес. 145-170 3-6 мес. 130-150 6-12 мес. 120-140 1-2 года 110-140 3-4 года 90-110 5-7 лет 80-105 8-11 лет 75-95 12-15 лет 70-90 16-18 лет 65-80 >18 лет 60-80 Макаров Л.М. Доктор медицинских наук, профессор, руководитель Центра Синкопальных Состояний и Сердечных Аритмий (ЦСССА) у детей и подростков Центральной Детской Клинической Больницы Федерального Медико-Биологического Агентства России. Адрес: 115409, Москва, ул. Москворечье 20, тел/факс: 8 (495) 324-57-56 Один из самых простых и, возможно, наиболее эффективных способов измерить свое здоровье можно сделать двумя пальцами за 30 секунд. Измерение частоты пульса в состоянии покоя (ЧСС) — количества ударов сердца в минуту, когда вы находитесь в состоянии покоя, — это моментальный снимок того, как работает ваша сердечная мышца. Это легко сделать. Положите указательный и средний пальцы на запястье чуть ниже большого пальца или вдоль любой стороны шеи, чтобы вы могли чувствовать пульс.Используйте часы, чтобы подсчитать количество ударов в течение 30 секунд, и удвойте его, чтобы получить количество ударов в минуту. Повторите несколько раз для получения точных показаний. Хотя частота сердечных сокращений считается нормальной, если частота составляет от 60 до 100 ударов в минуту, у большинства здоровых расслабленных взрослых частота сердечных сокращений в состоянии покоя ниже 90 ударов в минуту. Все в цифрах Ваша частота пульса в состоянии покоя, если рассматривать ее в контексте других показателей, таких как артериальное давление и холестерин, может помочь выявить потенциальные проблемы со здоровьем, а также измерить ваше текущее состояние здоровья сердца. «В некоторых случаях более низкая частота пульса в состоянии покоя может означать более высокую степень физической подготовки, что связано со снижением частоты сердечных приступов, таких как сердечные приступы», — говорит доктор Джейсон Васфи, директор по качеству и аналитике в Массачусетсе, входящем в Гарвард. Сердечный центр больницы общего профиля. «Однако в некоторых ситуациях высокая частота пульса в состоянии покоя может быть признаком повышенного риска сердечного ритма, поскольку более частые удары сердца в конечном итоге сказываются на его общей функции.” На самом деле, исследования показали, что частота пульса в состоянии покоя, близкая к верхней границе диапазона от 60 до 100, может увеличить риск сердечно-сосудистых заболеваний и даже ранней смерти. Например, в исследовании 2013 года, опубликованном в журнале Heart , отслеживалось состояние сердечно-сосудистой системы около 3000 мужчин в течение 16 лет, и было обнаружено, что высокая частота пульса в состоянии покоя связана с более низкой физической подготовкой и более высоким кровяным давлением, массой тела и уровнями циркуляции крови. жиры крови. Исследователи также обнаружили, что чем выше частота сердечных сокращений человека в состоянии покоя, тем выше риск преждевременной смерти.В частности, RHR от 81 до 90 удвоил шанс смерти, а RHR выше 90 утроил его. В то время как низкая частота пульса в состоянии покоя часто свидетельствует о более высокой физической форме, в некоторых ситуациях частота сердечных сокращений может быть слишком низкой, что может вызвать головокружение или усталость. «Это может быть результатом старения электрических узлов сердца или неправильной передачи электрических сигналов», — говорит доктор Васфи. «Вам следует сообщить об этих симптомах своему врачу». Проверяйте частоту пульса в состоянии покоя как можно раньше и чаще Доктор.Wasfy рекомендует проверять частоту пульса в состоянии покоя несколько раз в неделю и в разное время дня. Имейте в виду, что на это количество могут влиять многие факторы, включая стресс и беспокойство, циркулирующие гормоны и лекарства, такие как некоторые антидепрессанты и некоторые лекарства от артериального давления. Поговорите со своим врачом, если ваш пульс в состоянии покоя регулярно находится на высоком уровне. Есть способы снизить его и удерживать в пределах допустимого диапазона. Один из примеров — контролировать уровень холестерина.Высокие уровни ограничивают кровоток по артериям и повреждают кровеносные сосуды, что может заставить ваше сердце биться быстрее, чем обычно, чтобы кровь перемещалась по телу. Еще один надежный способ снизить частоту пульса в состоянии покоя — это упражнения. «Даже небольшое количество упражнений может изменить ситуацию», — говорит д-р Васфи. · Не принимайте RHR в течение одного-двух часов после тренировки или стрессового события. Ваш пульс может оставаться повышенным после напряженной деятельности. · Подождите не менее часа после употребления кофеина, который может вызвать учащенное сердцебиение и повысить частоту сердечных сокращений. · Американская кардиологическая ассоциация рекомендует проверять частоту сердечных сокращений в состоянии покоя в первую очередь утром (но перед тем, как встать с постели). Обновлено 7 июля 2020 г. Стоит ли беспокоиться, если у меня другой пульс? Ваш пульс — это количество ударов вашего сердца в минуту. Нормальная частота пульса в состоянии покоя должна составлять 60–100 ударов в минуту, но она может меняться от минуты к минуте. Когда вы занимаетесь спортом, он может доходить до 130–150 ударов в минуту или выше — это нормально, потому что организму необходимо перекачивать по телу больше крови, богатой кислородом. Учащение пульса может быть вызвано целым рядом условий Нет жесткого правила, но я бы побеспокоился о взрослых, если бы ваш пульс в состоянии покоя превышал 120. Если у вас также есть головокружение, обморок или учащенное сердцебиение, вам необходимы дополнительные анализы, поэтому запишитесь на прием к врачу. Учащенное сердцебиение, известное как тахикардия, может быть связано с рядом состояний, включая инфекцию, анемию или заболевание щитовидной железы, не обязательно болезнь сердца. Наш двухнедельный информационный бюллетень Heart Matters включает в себя последние новости о коронавирусе при заболеваниях сердца, а также о поддержке здорового питания, активности и эмоционального благополучия. . Также важно проверять свой сердечный ритм.У людей с нерегулярным ритмом может быть фибрилляция предсердий — врач может легко это проверить, или вы можете сами проверить пульс дома. Это повышает риск инсульта. Сгустки крови с большей вероятностью образуются в вашем сердце, и если один из них выкачивается из сердца и попадает в мозг, он прекращает кровоснабжение и вызывает инсульт. Старшая кардиологическая медсестра Эмили МакГрат работала медсестрой в области общей и кардиологической медицины, имея опыт работы в кардиологической реабилитации. Ваша частота сердечных сокращений или пульс — это количество ударов вашего сердца в минуту. Частота пульса варьируется от человека к человеку и зависит от возраста, пола, уровня физической подготовки и образа жизни в целом, но, по данным Американской кардиологической ассоциации, нормальная частота пульса в состоянии покоя для взрослого человека колеблется от 60 до 100 ударов в минуту. Это может показаться несущественным, но знание частоты пульса является важным показателем общего состояния здоровья сердца, особенно если у вас есть какие-либо заболевания, повышающие риск сердечно-сосудистых заболеваний. Вот то, что вам нужно знать, чтобы понять частоту вашего пульса, в том числе то, что медицинские эксперты считают хорошим и здоровым. Измерение пульса — это то же самое, что и проверка пульса. Холлис Джонсон / Инсайдер Когда вы почувствуете свой пульс, уделите несколько минут, чтобы отметить его силу и ритм. Когда будете готовы, посчитайте удары, которые вы чувствуете в течение 60 секунд.Кроме того, вы можете измерить пульс в течение 30 секунд и удвоить число, чтобы получить количество ударов в минуту. Узнайте больше о том, как проверить частоту пульса. Если вы предпочитаете более технологичный метод, существует множество фитнес-трекеров и специальных мониторов сердечного ритма, которые не только могут автоматически отслеживать вашу частоту сердечных сокращений, но и помогают вам ставить конкретные цели. У взрослых нормальная частота пульса в состоянии покоя варьируется от человека к человеку и зависит от различных факторов: принимаете ли вы лекарства, ложитесь или стоите, стоите на месте или в движении, в состоянии стресса или расслаблены. В то время как частота сердечных сокращений среднего взрослого человека в состоянии покоя должна находиться в пределах от 60 до 100 ударов в минуту, любое значение, превышающее 90 ударов в минуту, считается высоким. Вообще говоря, более низкая частота сердечных сокращений считается лучше, поскольку это означает, что сердечной мышце не нужно работать так много, чтобы поддерживать сильный, устойчивый ритм. Исследования показали, что более высокая частота пульса в состоянии покоя связана с повышенным риском сердечно-сосудистых заболеваний. Если вас беспокоит, что частота пульса в состоянии покоя постоянно будет слишком высокой или слишком низкой, и вы не знаете почему, рекомендуется проконсультироваться с врачом о том, что может быть причиной этого. По словам Пурви Парвани, доктора медицинских наук, директора отделения кардиологической помощи для женщин Международного института сердца при университете Лома Линда, у детей частота сердечных сокращений в состоянии покоя выше, чем у взрослых, из-за более быстрого метаболизма. «Например, нормальным считается сердечный ритм новорожденного от 100 до 150 ударов в минуту», — говорит Парвани. Однако средняя частота пульса ребенка в состоянии покоя также зависит от возраста и уровня активности в течение дня.По данным Национальной медицинской библиотеки США, диапазон ЧСС в состоянии покоя для детей меняется каждые несколько лет примерно до 10 лет: Исследования показали, что женщины в возрасте до 55 лет имеют более высокую частоту сердечных сокращений в состоянии покоя по сравнению с мужчинами.По данным Американского колледжа кардиологии, это может иметь какое-то отношение к разнице в половых гормонах, особенно тестосероне, который выше у мужчин. Парвани говорит, что некоторые данные показали, что половые гормоны, размер тела и размер сердца могут влиять на разницу в частоте сердечных сокращений между мужчинами и женщинами. Но есть много факторов, которые могут повлиять на частоту сердечных сокращений, в том числе: Целевая частота пульса — это здоровый диапазон того, насколько быстро должно биться ваше сердце при физической активности. Согласно данным клиники Mayo, вы можете определить максимальную частоту сердечных сокращений, вычтя свой возраст из 220 — это дает вам максимальное количество раз, которое ваше сердце должно биться в минуту. Отсюда вы можете рассчитать целевую зону частоты пульса, взяв от 50% до 85% максимальной частоты пульса, в зависимости от того, занимаетесь ли вы умеренными или интенсивными упражнениями. График ниже представляет собой приблизительную оценку целевых зон частоты пульса для разных возрастов.Это хорошая отправная точка, но вы также можете проконсультироваться с врачом, чтобы обсудить любые планы, специфичные для вас: Руобинг Су / Инсайдер Как только вы определите свою целевую зону сердца, вы сможете контролировать, безопасно ли достигаете своих целей. На самом деле, регулярные упражнения могут иметь большое значение для поддержания здорового пульса. «Спортсмены обычно имеют более низкую частоту сердечных сокращений в состоянии покоя из-за лучшей сердечно-сосудистой системы и функциональных возможностей», — говорит Парвани. Это потому, что сердце — это мышца, которая становится сильнее во время упражнений. Согласно Парвани, более сильное сердце позволяет большему количеству крови закачиваться в тело с каждым ударом сердца. «И из-за большего ударного объема сердце не должно биться так быстро», — говорит она. Вот почему у выносливых спортсменов, как правило, ниже частота пульса — их сердце работает более эффективно.Фактически, нормальная частота пульса в состоянии покоя для хорошо тренированного спортсмена может быть ближе к 40 ударам в минуту. Узнайте о нормальной и нерегулярной частоте пульса и узнайте, как проверить свой собственный пульс. Узнайте, как проверить свой пульс Когда ваше сердце бьется, оно толкает кровь по вашему телу. Это сердцебиение можно почувствовать как «пульс» на запястье или шее. Ваш пульс измеряется путем подсчета количества ударов вашего сердца за одну минуту. Например, если ваше сердце сокращается 72 раза за одну минуту, ваш пульс будет 72 удара в минуту (BPM). Это также называется вашим пульсом. Нормальный пульс сокращается в устойчивом регулярном ритме. Однако у некоторых людей этот ритм неровный или «прыгает». Это называется нерегулярным пульсом. Пульс проще всего определить на запястье. Вы можете измерить частоту пульса вручную, проверив свой пульс. Выполните эти три шага. Также отметьте, равномерно или неравномерно бьется ваше сердце. Нормальное сердце бьется в устойчивом ритме, как часы, тик-так-тик. Некоторым людям нравится использовать пульсометр для измерения пульса. Эти мониторы часто входят в состав фитнес-трекеров, которые сейчас широко доступны в спортивных магазинах и других торговых точках.Однако их точность зависит от качества устройства. Нормальная частота сердечных сокращений, когда вы не активны, составляет 60–100 ударов в минуту. Когда вы активны, ваше сердце бьется быстрее, чтобы ваши работающие мышцы получали больше кислорода. Чем усерднее работает ваше тело, тем быстрее будет биться ваше сердце.Например, ваша частота пульса при беге на короткие дистанции будет намного выше, чем частота пульса при ходьбе. Если вы много тренируетесь, это нормально, если пульс достигает 160 ударов в минуту и более. Есть и другие вещи, которые могут заставить ваше сердце биться чаще, например кофеин, никотин, легкие наркотики и некоторые виды лекарств (например, бета-блокаторы). Ваше сердце также будет биться быстрее, когда вы почувствуете сильные эмоции, такие как беспокойство или страх. У спортсменов или людей в хорошей форме сердцебиение в состоянии покоя может быть менее 60 ударов в минуту. Нерегулярный пульс — это когда сердце не бьется в регулярном, устойчивом ритме. Если у вас нерегулярный пульс, вы можете заметить, что ваш пульс: Часто нерегулярный пульс безвреден.Тем не менее, важно, чтобы его проверил медицинский работник, потому что иногда это признак сердечного заболевания. Самым распространенным видом нарушения сердечного ритма является фибрилляция предсердий (ФП), которая может повысить риск инсульта. К счастью, если у вас ФП, есть лекарства, которые помогут снизить риск инсульта. Ваш врач может провести простой тест, называемый ЭКГ (электрокардиограмма), чтобы дополнительно проверить ваш нерегулярный пульс. Учащенное сердцебиение — это когда вы внезапно чувствуете, что ваше сердце бьется, обычно нерегулярно. Иногда можно почувствовать учащенное сердцебиение, и в большинстве случаев оно безвредно. Однако, если вы испытываете их регулярно, обратитесь к врачу. Как и любой другой мышце, вашему сердцу необходимы упражнения, чтобы поддерживать его в форме и здоровье.Регулярные упражнения могут помочь снизить риск сердечных заболеваний и других заболеваний, таких как диабет. Чтобы сохранить здоровье сердца, вы должны стремиться выполнять 150 минут упражнений низкой или средней интенсивности в неделю. Если у вас сердечное заболевание, поговорите со своим врачом о том, какие упражнения и целевые значения частоты пульса безопасны для вас. Один из способов измерить интенсивность тренировки — это измерить частоту пульса. Самый простой способ получить приблизительную максимальную частоту пульса (MHR) — это вычислить 220 — ваш возраст. Затем вам нужно рассчитать от 50 до 70% вашего MHR. Например, если вам 40 лет: Кроме того, вы можете использовать приведенную ниже таблицу частоты пульса, чтобы получить приблизительное представление. Помните, что если вы принимаете лекарства для замедления сердечного ритма, возможно, вы не сможете достичь этих верхних значений сердечного ритма, и цель должна состоять в том, чтобы тренироваться с частотой, которая заставляет вас слегка одышать. Расчетная частота пульса для тренировки. Вы можете проверить свой пульс, измерив пульс и посчитав, сколько раз ваше сердце бьется в минуту. Ваша частота пульса зависит от того, что вы делаете — например, она будет медленнее, если вы спите, и быстрее, если вы тренируетесь. Чтобы определить частоту пульса в состоянии покоя, вам необходимо отдохнуть не менее 5 минут, прежде чем проверять пульс. Пульс можно измерить на запястье или шее. Чтобы определить пульс на запястье: Чтобы найти пульс на шее: Когда вы найдете свой пульс, либо: Это показывает вашу частоту сердечных сокращений — количество ударов вашего сердца в минуту (уд / мин). Вы также можете проверить, регулярный или нерегулярный у вас пульс, ощущая его ритм в течение примерно 30 секунд. Очень часто случаются случайные нерегулярные сердцебиения, например, пропущенные сокращения. Но если ваш пульс по-прежнему нерегулярный, это может быть признаком фибрилляции предсердий — нерегулярной и часто аномально высокой частоты сердечных сокращений. Это более вероятно, если вам 65 лет и старше. Обратитесь к терапевту, если вас беспокоит пульс. У большинства взрослых частота пульса в состоянии покоя составляет от 60 до 100 ударов в минуту. Чем выше вы станете, тем ниже, вероятно, будет частота пульса в состоянии покоя. Например, у спортсменов частота пульса в состоянии покоя может составлять от 40 до 60 ударов в минуту или ниже. Обратитесь к терапевту, чтобы проверить, если вы считаете, что ваш пульс постоянно выше 120 ударов в минуту или ниже 40 ударов в минуту, хотя это может быть просто нормальным для вас. Посетите British Heart Foundation для получения дополнительной информации о проверке пульса. Если вы проверяете свой пульс во время или сразу после тренировки, это может указывать на ваш уровень физической подготовки.Пульсометр также полезен для записи вашего пульса во время отдыха и во время упражнений. Аэробные нагрузки, такие как ходьба, бег и плавание, являются хорошими видами упражнений, поскольку они учащают ваше сердцебиение и частоту дыхания. Узнайте больше о том, какой должна быть ваша частота пульса во время тренировки, от British Heart Foundation (PDF, 200 КБ). Если вы раньше не тренировались или не тренировались какое-то время, посмотрите наш раздел Live Well, чтобы узнать о преимуществах упражнений и о том, сколько упражнений вам следует делать. Последняя проверка страницы: 22 февраля 2018 г. Ваша частота пульса — это количество ударов вашего сердца в минуту. В течение дня ваше сердце учащается и замедляется, чтобы приспособиться к изменяющейся потребности вашего организма в кислороде. В состоянии покоя частота сердечных сокращений ниже. Когда вы тренируетесь, ваше сердце ускоряется и перекачивает больше крови, что позволяет богатой кислородом крови легко течь и достигать ваших мышц. Измерение частоты пульса Чтобы измерить частоту пульса, просто проверьте свой пульс. Когда ваше сердце качает кровь по телу, оно создает пульс, который вы можете ощущать на артериях, расположенных близко к поверхности кожи. Хотя вы можете почувствовать, как ваша кровь перекачивается в нескольких местах — на шее, внутренней стороне локтя и даже в верхней части стопы, — запястье, вероятно, является наиболее удобным и надежным местом для измерения пульса. Нормальная частота пульса в состоянии покоя Ваша частота пульса в состоянии покоя — это количество ударов вашего сердца в минуту, когда вы находитесь в состоянии покоя, когда ваше сердце перекачивает наименьшее количество крови для снабжения организма кислородом.Лучшее время для определения пульса в состоянии покоя — это утром, прежде чем встать с постели. Нормальная частота пульса в состоянии покоя обычно составляет 60-100 ударов в минуту и варьируется от человека к человеку. Информация о частоте пульса может быть важным показателем здоровья вашего сердца. Хотя более высокая частота пульса в состоянии покоя обычно связана с малоподвижным образом жизни, повышенным кровяным давлением и массой тела, существует широкий диапазон нормальных значений. Необычно высокая или низкая частота сердечных сокращений может указывать на основную проблему независимо от уровня физической подготовки и может повысить риск сердечных заболеваний и преждевременной смерти. Проконсультируйтесь с врачом, если ваш пульс в состоянии покоя постоянно превышает 100 ударов в минуту (тахикардия) или если ваш пульс в состоянии покоя ниже 60 ударов в минуту (брадикардия), особенно если у вас есть другие признаки или симптомы, такие как обморок, головокружение, одышка или боль в груди. Факторы, которые могут повлиять на частоту сердечных сокращений Нормальная частота сердечных сокращений зависит от человека. На частоту сердечных сокращений может влиять множество факторов, в том числе: Снижение высокой частоты пульса Частота пульса может временно повыситься из-за нервозности, стресса, обезвоживания или перенапряжения.Сидение, питье воды и медленные глубокие вдохи обычно могут снизить частоту сердечных сокращений. Чтобы снизить частоту сердечных сокращений в долгосрочной перспективе, придерживайтесь перечисленных ниже привычек здорового образа жизни: Частота сердечных сокращений и артериальное давление — это два разных измерения.В то время как ваш пульс — это количество ударов вашего сердца в минуту, ваше кровяное давление — это сила, с которой кровь движется по кровеносным сосудам. Возможно безопасное удвоение частоты сердечных сокращений, в то время как артериальное давление может реагировать лишь незначительным повышением. Оба показателя являются показателями здоровья вашего сердца, и за ними следует регулярно следить. Ссылки: https://www.heart.org/en/health-topics/high-blood-pressure/the-facts-about-high-blood-pressure / кровяное давление-против-пульса-пульса https: // www.mayoclinic.org/healthy-lifestyle/fitness/expert-answers/heart-rate/faq-20057979 https://www.health.harvard.edu/heart-health / what-your-heart-rate-is-tell-you Пульс в состоянии покоя (ЧСС) — это количество ударов сердца в минуту (уд / мин) в состоянии полного покоя. Это показатель вашей физической подготовки. Частота сердечных сокращений в состоянии покоя будет снижаться по мере того, как ваше сердце становится сильнее благодаря аэробным упражнениям. Низкая частота пульса в состоянии покоя указывает на лучшую физическую форму у людей, которые занимаются спортом или занимаются по программе тренировок, но может иметь другое значение для здоровья людей, которые физически не в форме (когда это часто называют брадикардией). Здоровая частота сердечных сокращений для взрослых в состоянии покоя составляет от 60 до 80 ударов в минуту. Взрослые с высоким уровнем физической подготовки могут иметь частоту пульса в состоянии покоя ниже 60. У некоторых элитных спортсменов на выносливость (например, марафонцев или профессиональных велосипедистов) частота пульса в состоянии покоя ниже 40. Средний диапазон ЧСС взрослого человека в состоянии покоя составляет от 60 до 100 ударов в минуту. Верхний предел диапазона связан с повышенным риском для здоровья, включая метаболический синдром. Повышенная частота сердечных сокращений в состоянии покоя 80 ударов в минуту или выше может быть индикатором повышенного сердечно-сосудистого риска и риска смерти от всех причин. Риск наиболее выражен, когда частота пульса в состоянии покоя превышает 90 ударов в минуту. Частота сердечных сокращений в состоянии покоя зависит от пола. У женщин, как правило, меньше сердца и меньший объем крови и гемоглобина, а это означает, что сердцу необходимо чаще биться, чтобы питать ткани тела. Средняя частота сердечных сокращений человека в состоянии покоя также меняется на протяжении всей жизни: она намного выше у младенцев и замедляется к взрослой жизни. Средние диапазоны также немного меняются с возрастом. На частоту сердечных сокращений в состоянии покоя также могут влиять любые лекарства, которые вы принимаете. Например, бета-адреноблокаторы и блокаторы кальциевых каналов могут снизить частоту сердечных сокращений в состоянии покоя ниже 60, в то время как лекарства для лечения астмы, депрессии и синдрома дефицита внимания могут повысить ее. Поговорите со своим врачом, если вы не занимаетесь спортом, но у вас низкий RHR с симптомами головокружения или одышки. Когда у кого-то, кто не является спортсменом или находится в хорошей физической форме, низкая частота пульса в состоянии покоя (особенно с другими симптомами), это может быть признаком заболевания или проблемы со здоровьем. У брадикардии много причин, но обычно она проходит после диагностики и лечения основного заболевания. Ваша частота пульса в состоянии покоя будет снижаться по мере повышения вашей физической формы.Энергичные аэробные упражнения, такие как бег или езда на велосипеде, больше всего влияют на снижение частоты пульса в состоянии покоя. Упражнения средней интенсивности, такие как быстрая ходьба, имеют меньший эффект. RHR снижается, когда сердечная мышца становится сильнее и лучше перекачивает больше крови за одно сердцебиение. Организму требуется меньшее количество ударов сердца, чтобы перекачивать такое же количество крови. Если ваша сердечная мышца слаба, ей нужно биться больше раз, чтобы перекачать то же количество крови. Если вы отслеживаете частоту пульса в состоянии покоя и видите, что она растет, может быть несколько причин, не связанных с вашим уровнем физической подготовки, в том числе: Спортсмены иногда контролируют свою RHR, чтобы помочь им определить, когда они полностью восстановились после тяжелой тренировки или гонки. Частота пульса в состоянии покоя, которая на 5 ударов в минуту выше вашей обычной RHR, указывает на то, что вам может потребоваться больше времени для восстановления. Высокая частота пульса в состоянии покоя является признаком перетренированности. Ваша частота пульса в состоянии покоя может повышаться в течение одного или нескольких дней после интенсивной тренировки на выносливость, например бега на 10 км или полумарафона при ходьбе. Вы можете отложить еще одну тяжелую тренировку до тех пор, пока ваш пульс в состоянии покоя не вернется к своему обычному значению. Фитнес-мониторы и приложения, которые ежедневно регистрируют частоту пульса в состоянии покоя, могут использовать эти данные, чтобы уведомить вас, когда вы будете готовы к следующей тяжелой тренировке. Если вы не полностью восстановились, приложение может порекомендовать тренировку с легкой интенсивностью. Приведенные ниже графики сердечного ритма сгруппированы по полу, возрасту и уровню физической подготовки. Данные получены из Центров по контролю и профилактике заболеваний (CDC). Вы можете использовать его, чтобы увидеть, где ваша частота пульса в состоянии покоя попадает в фитнес-спектр. Возраст 18-25 Спортсмен: 49-55 Отлично: 56-61 Хорошо: 61-65 Среднее: 70-73 Плохо: Более 82 Возраст 26-35 Спортсмен: 49-54 Отлично: 55-61 Хорошо: 62-65 Среднее: 71-74 Плохо: Более 82 Возраст 36-45 Спортсмен: 50-56 Отлично: 57-62 Хорошо: 63-66 Среднее: 71-75 Плохо: Более 83 Возраст 46-55 Спортсмен: 50-57 Отлично: 58-63 Хорошо: 64-67 Среднее: 72-76 Плохо: Более 84 Возраст 56-65 Атлет: 51-56 Отлично: 57-61 Хорошо: 62-67 Среднее: 72-75 Плохо: Более 82 Старше 65 Спортсмен: 50-55 Отлично: 56-61 Хорошо: 62-65 Среднее: 70-73 Плохо: более 80 Возраст 18-25 Спортсмен: 54-60 Отлично: 61-65 Хорошо: 66-69 Среднее: 74-78 Плохо: Более 85 Возраст 26-35 Спортсмен: 54-59 Отлично: 60-64 Хорошо: 65-68 Среднее: 73-76 Плохо: Более 83 Возраст 36-45 Спортсмен: 54-59 Отлично: 60-64 Хорошо: 65-69 Среднее: 74-78 Плохо: Более 85 Возраст 46-55 : Спортсмен: 54-60 Отлично: 61-65 Хорошо: 66-69 Среднее: 74-77 Плохо: Более 84 Возраст 56-65 Спортсмен: 54-59 Отлично: 60-64 Хорошо: 65-68 Среднее: 74-77 Плохо: Более 84 Старше 65 Спортсмен: 54-59 Отлично: 60-64 Хорошо: 65-68 Среднее: 73-76 Плохо: Более 84 По данным CDC, это нормальные диапазоны и средняя частота пульса в состоянии покоя для новорожденных, детей и подростков: Ваш пульс в состоянии покоя следует измерять утром, прежде чем встать с постели.Ваш пульс будет повышаться, если вы занимаетесь какой-либо деятельностью, включая вставание, еду, питье или курение. Чтобы получить истинную частоту пульса в состоянии покоя, вы должны быть абсолютно неподвижными и спокойными. Если вас напугало что-то вроде будильника, полежите несколько минут, прежде чем измерить пульс. Если вы не можете измерить пульс сразу после пробуждения, подождите один-два часа после приема кофеина, выполнения упражнений или борьбы с эмоциональным стрессором. Полежите или посидите спокойно хотя бы 10 минут, прежде чем измерять пульс. Чтобы измерить пульс, вам понадобится устройство, которое считает секунды, например, часы или часы с секундной стрелкой или отображающие секунды. Вы также можете использовать секундомер или приложение для часов на своем смартфоне. Чтобы измерить пульс вручную, поместите указательный и средний пальцы на запястье ниже основания большого пальца. Слегка надавливайте, пока не почувствуете пульс. Вы также можете приложить эти два пальца к краю кадыка в углублении и слегка надавливать, пока не обнаружите пульс. Теперь посчитайте свое сердцебиение. Если вы считаете полные 60 секунд, вы можете получить частоту пульса в состоянии покоя, не выполняя никаких вычислений. Вы также можете рассчитать эти интервалы и произвести расчеты: Существуют также такие приложения, как Azumio Instant Heart Rate, которые используют вспышку на вашем смартфоне для измерения вашего пульса.Приложение проведет вас через процесс, что упрощает его, а приложения могут быть довольно точными. Точно так же многие фитнес-браслеты и умные часы имеют светодиодные датчики пульса, которые измеряют ваш пульс в состоянии покоя или пульс по запросу. Эти датчики более или менее точны в зависимости от того, достаточно ли плотно вы их носите. Лучше всего проверять показания в течение нескольких дней одним и тем же методом. Ваш пульс в состоянии покоя может быть полезным числом, которое нужно знать и контролировать при запуске фитнес-программы. Отслеживайте его с течением времени и позвольте ему подсказать, нужно ли вам больше времени на восстановление после тяжелой тренировки. Хотя вам, вероятно, не нужно беспокоиться, если есть какие-то ежедневные колебания, долгосрочные тенденции могут указывать на то, насколько хорошо вы прогрессируете в своих фитнес-целях. Если вас беспокоит частота пульса, поговорите со своим врачом. Высокая частота пульса в состоянии покоя также может указывать на то, что вы перетренировались или у вас есть основное заболевание, требующее внимания. Спасибо за отзыв! Получите советы по упражнениям, которые сделают ваши тренировки менее трудоемкими и более увлекательными. Зарегистрироваться Спасибо, {{form. Произошла ошибка. Пожалуйста, попробуйте еще раз. Что вас беспокоит? Лю Х, Луо Х, Лю И и др. Частота сердечных сокращений в состоянии покоя и риск метаболического синдрома у взрослых: мета-анализ результатов наблюдений. Акта Диабетол . 2017; 54 (3): 223-235. DOI: 10.1007 / s00592-016-0942-1 Чжан Д., Шэнь Х, Ци Х. Частота сердечных сокращений в покое, а также смертность от всех причин и сердечно-сосудистых заболеваний среди населения в целом: метаанализ. CMAJ . 2016; 188 (3): E53-E63. DOI: 10.1503 / cmaj.150535 Американская кардиологическая ассоциация. Schneider C, Hanakam F, Wiewelhove T, et al. Мониторинг сердечного ритма в командных видах спорта — концептуальная основа для контекстуализации показателей сердечного ритма для тренировок и восстановления. Передняя физиология . 2018; 9: 639. Опубликовано 31 мая 2018 г. doi: 10.3389 / fphys.2018.00639 Центры по контролю и профилактике заболеваний Национальный центр статистики здравоохранения. Справочные данные о частоте пульса в состоянии покоя для детей, подростков и взрослых: США, 1999-2008 гг. Сердце по праву называют самым главным в организме человека органом. Нормальное сердцебиение – когда его частота находится в пределах 60-90 ударов в минуту. И, конечно же, оно должно четко прослушиваться, не быть слишком громким или слишком тихим. Такое возможно при нарушениях в работе сердца. Поэтому при малейшем отклонении от нормы нужно обязательно пройти обследование у специалиста. Кровеносная система человека состоит из сердца и сосудов. По артериям кровь течет от сердца к органам, а по венам она возвращается обратно к сердцу. Как происходит это движение? Ритмичное сокращение сердца создает внутри сосудов давление, которое продвигает кровь по ним. Если все работает без сбоев, то можно говорить, что у человека нормальное сердцебиение. Организм снабжается кровью порциями в тот момент, когда сердечная мышца сокращается. Поэтому можно сделать вывод, что кровь движется благодаря: Чем ближе от сердца находится кровеносный сосуд, тем сильнее в нем давление. Нормальное сердцебиение означает, что сердечный цикл повторяется через одинаковые по продолжительности промежутки времени. Любые отклонения способны вызвать нарушение в работе всех органов и систем. Если фаза сокращения уменьшается, то просто не успевает перенести кровь к каждой клетке, следовательно, организм испытывает нехватку кислорода. Если же фаза расслабления оказывается короче, то у сердца нет времени на отдых. В таком случае оно быстрее изнашивается и может дать сбой. Какое нормальное давление и пульс? Ответить на это невозможно, так как у каждого эти нормы индивидуальные. На их значение могут влиять возраст, общее состояние здоровья и степень физического развития. Принято считать, что нормальный пульс у взрослого здорового человека – 60-80 ударов в минуту, а давление — 120/80. Наиболее распространенным отклонением можно назвать учащенное сердцебиение (более 90 ударов в минуту). Повыситься пульс может в результате физической активности, стресса, избытка чувств и т. д. И в таком случае это нормальное сердцебиение. При различных нервных и психологических расстройствах, сбое в работе эндокринной системы, отравлении организма, бессоннице, приеме стимулирующих препаратов, излишнем весе, злоупотреблении алкоголем и других случаях наблюдается высокое сердцебиение. Также повышенное сердцебиение (тахикардия) может возникнуть в результате нехватки в организме таких элементов, как кальций и магний. Но назначать себе препараты для нормализации их уровня самостоятельно нельзя, так как их переизбыток в организме может тоже вызвать серьезные проблемы. Чтобы сердцебиение всегда было в норме, советуют придерживаться системы правильного питания: отказаться от жирного и увеличить количество в обычном рационе растительной пищи. Питаться нужно дробно, тщательно пережевывая пищу. Сохранить сердечно-сосудистую систему здоровой поможет арахис. Он способствует снижению уровня холестерина, который есть в крови, и уменьшает риск развития атеросклероза. Также важно всегда сохранять спокойствие. Доказано, что когда человек волнуется, сердце пытается приспособиться, в результате чего возникает громкое и учащенное сердцебиение. Конечно, если такое состояние длится всего лишь несколько минут, то ничего страшного для организма в этом нет. Но если вы живете в состоянии хронического стресса, то это может не лучшим образом сказаться на здоровье. Кроме этого, не стоит игнорировать занятия спортом, пешие прогулки и прием поливитаминов. www.syl.ru Какое нормальное давление и пульс у человека? Прежде всего, это — два показателя его физического здоровья. Пульс — число ударов сердца в минуту, а кровяное давление — сила, с которой кровь производит давление на стенки сосудов. Нормальным считают кровяное давление приблизительно 120/80, а нормальное сердцебиение в покое, у взрослого человека — от 60 до 100 сокращений в минуту. Результаты исследований показали, что скорость восстановления сердца является предиктором смертности. Чтобы его определить, необходимо выполнять сложные упражнения в течение 10 минут. Измерьте и запишите сердцебиение. Затем остановитесь, подождите не меньше минуты, измерьте и запишите сердечный ритм еще раз. Если пульс не понижается на 30 ударов в минуту — Вы находитесь в плохой форме. Если он снизится на 50 и более ударов в минуту, то Вы — в отличной форме. В принципе, нормальное сердцебиение должно быстро восстановиться после физических упражнений. — Брадикардия – ЧСС менее 60 ударов в минуту. Спортсмены часто имеют нормальное сердцебиение ниже 60 ударов, и у них вполне здоровое сердце. Если нет никаких других симптомов, таких как усталость, головокружение, обмороки, одышка или слабость, низкая ЧСС обычно не является причиной для беспокойства. Если сердцебиение составляет менее 50 или есть другие симптомы, обратитесь к врачу. Обратите внимание! Исследования показывают, что высокое сердцебиение повышает риск развития инфаркта и сердечных заболеваний. Кроме того, высокая ЧСС, которая длится в течение длительного времени, может привести к кардиомиопатии, утолщению сердечной мышцы, которая, в свою очередь, может привести к недостаточной перекачке крови в мозг и остальные часть тела. Поэтому при любых отклонениях от нормы, которые продолжаются длительное время либо вызывают дискомфорт, проконсультируйтесь с врачом и пройдите обследование! fb.ru Сердцебиение человека это очень важная составляющая человека. Некоторые люди не обращают на сердцебиение никакого внимания. Многие не обращают внимания на нормы сердцебиения, однако, на это стоит обратить внимание. Очень часто случаются отклонения, но пациент этого не замечает. А именно это отклонение может послужить образованием какого-либо недуга. Итак, давайте разберем эту тему немного подробнее. Как всем известно, из курса биологии, сердце соединено с сосудами, которые переносят кровь. Артерии переносят кровь из сердца, а вот вены несут ее обратно в сторону сердца. Но за счет чего кровь движется по артериям и венам? Для движения крови необходимо давление, оно создает ритмичность движения крови в сосудах. Если разобраться подробнее, то у каждого человека своя частота сердцебиения. Ее можно разграничить с помощью возрастных этапов. Также это может зависеть и от здоровья человека, также от физического состояния. Частота сердцебиения у спортсменов отличается от сердцебиения обычного человека. У спортсменов оно намного реже. Если говорить о малышах, то у них сердцебиение в два раза чаще, чем у его же матери, которая его вынашивает. Пульс, который Вы измеряете после того как испытали физическую нагрузку, например после тренажерного зала, то он будет намного чаще, чем у человека, который просто лежит или сидит, находится в спокойном состоянии. Если у Вас или вашего ребенка эта норма нарушается, то желательно обратиться к специалисту. Специалист сделает вам УЗИ сердца и объяснит некоторые отклонения в работе организма. И если будет необходимо, то назначит лечение. Частоты сердцебиения у плода можно определить уже на шестой неделе. Для определения частоты сердцебиения у плода потребуется специальный ультразвуковой прибор. Следует учесть некоторые нормы сердцебиения у малыша в утробе матери: Исходя из этой таблицы, можно сказать, что частота ударов сердца меняется на протяжении всего развития плода в утробе матери. Но с чем это связано? Это связано с развитием вегетативной нервной системы у малыша. На протяжении всей беременности очень много времени уделяется развитию сердца. Именно своевременное определение поможет избежать отклонений в развитии плода и принять необходимые меры. Очень часто случаются отклонения в работе сердца. Если же сердце работает хорошо, и нет никаких отклонений, то цикл изменяется через один и тот же промежуток времени. Периоды сокращения и даже расслабления у сердца должны совпадать. Если же отклонения все-таки наблюдаются, то это говорит о том, что во всем организме происходит также сбои. Если фаза сокращения короткая, то кровь не успевает доставлять важные элементы в различные клетки всего организма. Следственно организм не будет обогащаться. Если же фаза расслабления короткая, то сердце не успевает отдыхать от работы, а следствие всего этого – быстрое изнашивание сердца. А это светит операциями в будущем. Таким образом, изредка наблюдайте за своим сердцебиением, оно может о многом рассказать. Ведь именно сердце доставляет по нашему организму кровь, а также обогащает организм кислородом и другими жизненно необходимыми веществами. Поэтому, как только Вы почувствовали что-то неладное, то обратитесь к специалисту и не «тяните» до последнего момента. Чем быстрее Вы сможете проконсультироваться, тем лучше это скажется на развитии вашего организма, так и на организме вашего малыша. Будьте здоровы и не болейте! morehealthy.ru То, что называют сердцебиением в быту, уже можно считать нарушением. В норме человек не должен слышать работу сердца. Впрочем, если такое явление возникает ненадолго при большой физической нагрузке – это тоже нормально. Сигналом тревоги следует считать сердцебиение в спокойном состоянии. Если за час-другой полного покоя нормальная работа сердца не восстанавливается – это уже повод для обращения к врачу. Для правильного исследования пульса человек должен находиться в спокойном состоянии. Частота сердечных сокращений определяется многими факторами: состоянием здоровья человека, степенью его тренированности, возрастом. Для взрослого человека в возрасте от 15 лет до 50 нормой считается частота от 60 до 80 сокращений в минуту. Чем моложе человек, тем более интенсивной будет работа сердца. Самое быстрое сердцебиение наблюдается у плода на 10-й неделе беременности – до 190 ударов в минуту. У новорожденных в возрасте до года норма составляет 110-170 ударов, у ребёнка от года до 2-х лет – 94-154, от 2-х до 4-х – 90-140, до 6 лет – 86-126, 6-8 лет – 78-118, 8-10 лет – 68-108, 10-12 лет – 60-100, а у 12-15-летних подростков норма составляет от 55 до 95 ударов. Существуют возрастные нормы и для пожилых людей. От 50 до 60 лет норма лежит между 64 и 84 ударами в минуту, а для людей старше 60 лет – 69-89 ударов. Для расчета нормального пульса при физической нагрузке есть специальная формула: из 220 вычесть возраст человека. Например, если человеку 30 лет, его нормальный пульс при выполнении физических упражнений не должен превышать 190 ударов в минуту. Такой формулой пользуются спортсмены. Замедленное сердцебиение называется брадикардией. Такое состояние является нормой у тренированных людей, например, у спортсменов, но если человек к таковым не относится, это нарушение. Состояние брадикардии может сопровождаться болью в области сердца, головокружением и даже потерей сознания. Выраженная брадикардия (количество сердечных сокращений в минуту менее 40) приводит к сердечной недостаточности. Тахикардия – это учащенное сердцебиение. Как и брадикардия, она ведет к нарушению циркуляции крови, в результате чего органы, включая само сердце, получают недостаточно кислорода. Плохое кровоснабжение сердца может со временем привести к инфаркту. Еще одно нарушение сердечного ритма – экстрасистолия, появление внеочередных сокращений. Человек при этом ощущает толчок в области сердца или наоборот – замирание, ему не хватает воздуха. Такое состояние может сопровождаться чувством страха и тревоги. Любое нарушение сердечного ритма является признаком серьезного заболевания и требует обращения к врачу-кардиологу. www.kakprosto.ru Окт10 Каждый понимает, что знакомые всем слова о том, что «перестало биться сердце человека» означают его кончину. А все потому, что с момента зачатия новой жизни и на всем протяжении роста, взросления, становления и старения – не переставая, работает наш пламенный мотор, наше сердце, доставляя с кровью организму необходимую энергию, обогащая его кислородом и питательными веществами. Одновременно с этим самый важный жизненный орган очищает человека от ненужных ему продуктов обмена веществ. Сердце соединено с кровеносными сосудами таким образом, что одни из них – артерии — несут кровь от сердца, а другие – вены – возвращают отработанную кровь обратно. За счет чего осуществляется это движение? Давление внутри сосудов создается благодаря ритмичному сокращению и расслаблению сердца. В научной среде цикл работы сердца определяют как его последовательное сокращение – систола – и расслабление – диастола. Кровь в организм поступает не сплошным потоком, а отдельными порциями в момент сокращения сердца. Потому можно сказать, что движение крови зависит от: Естественно, что сила давления в кровеносном сосуде тем сильнее, чем ближе он располагается к самому сердцу, а в ходе движения давление снижается, поскольку энергия расходуется на сопротивление сосудов. Если сердце функционирует нормально, то цикл меняется через один и тот же промежуток времени. И даже периоды сокращения и расслабления у него совпадают. Малейшие отклонения ведут к сбою работы всего организма. Ведь когда сокращена фаза сокращения, кровь не успевает доставить жизненно важные элементы до каждой клетки организма и обогатить его. Впрочем, если короче оказывается фаза расслабления, то в этом тоже мало приятного – сердце, не успевшее полноценно отдохнуть, быстро изнашивается и дает сбои с тяжелыми последствиями. Итак, каждый цикл работы сердца вызывает колебания объема артерий, эти периодические колебания медики и называют артериальным пульсом. Это тот самый пульс, что можно измерить, если слегка прижать пальцами любую артерию. Таким образом, можно ощутить, как бьется сердце. Чаще всего, показания снимают на лучевой артерии предплечья. Зная нормальное сердцебиение в минуту у человека того или иного возраста, определяют есть ли отклонения у обследуемого пациента. Конечно, у каждого человека своя частота сердцебиения. И определяется она как возрастом, так и состоянием здоровья, и уровнем физического развития. Скажем, у спортсменов с натренированным организмом она реже, чем у среднестатистического человека. А сердце младенца в утробе бьется почти вдвое чаще, чем у женщины, его носящей. Следует понимать, однако, что пульс, измеренный после физической нагрузки, будет значительно чаще, чем у того же человека, когда он находится в спокойном состоянии. Приведем некоторые средние показатели. Это нормальное сердцебиение в минуту по возрастам, указано количество ударов: Если вы обнаружили отклонения от этих показателей в ту или иную сторону, необходимо обратиться за консультацией к доктору. В результате проведенных обследований, в том числе УЗИ сердца, им будет вынесен вердикт. Возможно, для вашего организма такой сердечный ритм – это норма. Но есть вероятность, что потребуется медикаментозное вмешательство. Во врачебной практике известны следующие виды сердцебиения: Определить свой ритм можно в домашних условиях. И если вы обнаружили указанные здесь отклонения, то незамедлительно отправляйтесь в больницу. medinote.ru Прежде чем определяться с ненормальностью, следует узнать, какое сердцебиение является нормальным, что такое нормальный пульс. Итак, «нормальная» ЧСС определена произвольным образом как 60-100 уд/мин в покое, хотя предлагается также интервал 50-90 уд/мин. Очень часто, после осмотра, врач сообщает пациенту о том, что не выявил у него тахикардии. «Но я же ЧУВСТВУЮ» заявляет пациент. Складывается ситуация когда правы оба. Пациент чувствует учащенное сердцебиение, а врач его не обнаруживает. Вы сэкономите много времени и нервов, если потратите несколько дней на подготовку к посещению врача. Если Ваша основная (а может и единственная) жалоба на учащенное сердцебиение, замерьте свой пульс несколько раз в спокойной обстановке вне физических и эмоциональных нагрузок. Зафиксируйте полученные результаты в дневнике. Если Вы сомневаетесь в точности своих измерений или не можете считать пульс, воспользуйтесь аппаратами для измерения пульса. Проконтролируйте температуру тела в течение нескольких дней, внесите полученные результаты в дневник. Перепишите все принимаемые лекарственные препараты (не редко на приеме у врача, пациент теряется, и не может вспомнить названия препаратов, которые принимает), не менее важно указать препараты, которые недавно принимались и были отменены в настоящее время. medspecial.ru Добрый день или вечер, уважаемые читатели! Мы все время от времени вынуждены сдавать общий анализ крови, чтобы врач смог определить есть ли какие проблемы у пациента в организме. Одним из важнейших показателей данного анализа является скорость оседания эритроцитов, так как он может отличаться от нормы и свидетельствовать о наличии патологических процессов в организме. В медицине существует специальная таблица, где указана СОЭ норма для женщины, мужчины и ребенка различных возрастов. Не так давно данный показатель в крови именовался РОЭ и расшифровывался как реакция оседания эритроцитов, теперь он называется СОЭ. Но изменение названия никак не повлияло на его суть. Изменение его в сторону от нормативов может указывать на следующие патологические изменения в организме: Если в организме все нормально, то все важные показатели крови, то есть лейкоциты, эритроциты, тромбоциты и другие не выходят из нормативов. В случае возникновения патологии эритроциты начинают активное прикрепление друг к другу, и при анализе крови становится видно их оседание поверх плазмы. Скорость их оседания указывает, здоров человек или нет. Повышение СОЭ в крови может указывать на следующие заболевания: Пониженные нормативы СОЭ также указывают на то, что организму чего-либо не хватает или в нем наблюдаются патологии. Причиной понижения СОЭ могут быть: Также в некоторых случаях отклонение от нормальных параметров показателей СОЭ может наблюдаться после родов, при беременности, аллергии, в период полового созревания, при менструации, строгой диете. Очень важно придерживаться некоторых правил накануне сдачи анализа, чтобы результат не отклонялся от нормативов. К таким правилам относятся следующие: В любом случае вопрос о том стоит ли принимать какие-либо меры после того, как в анализе крови обнаружены отклонения от нормальных параметров, должен лишь лечащий доктор и возможно, что понадобятся дополнительные исследования. Особенно чуткими к своему организму должны быть женщины, так как природой заложено так, что любые показатели могут варьироваться от времени суток, возраста, месячного цикла, беременности. Величина измерения СОЭ обозначается в мм/ч. Для удобства была создана специальная таблица, в которой вписаны все нормативы по возрасту: В юном возрасте до 13 лет нормальные параметры СОЭ в крови у девочек составляют от 4 до 12 мм/ч. Показатель может изменяться в то время, когда у ребенка режутся зубы, имеются аллергические реакции на что-либо, наблюдается пищевое отравление или проявление генетических болезней. От 13 до 18 лет в девичьем организме происходит половое созревание, и скорость оседания эритроцитов может равняться от 3 до 18 мм/ч. Данный результат может варьироваться в связи с менструальным циклом, при вирусной инфекции, ушибах и переломах, прививках. У девушек в возрасте 18-30 лет наиболее благоприятный период для рождения детей, результат скорости оседания эритроцитов может быть от 2 до 15 мм/ч. Норма в крови 30 лет у женщины также может соответствовать показателю 20 мм/ч, и это не будет отклонением. Во время вынашивания ребенка он может увеличиваться до 45 мм/ч. Также результат анализа может изменяться при приеме гормональных контрацептивов, после родов, при менструации. После 30 и в 40 лет результат должен находиться в пределах нормы от 2 до 20 мм/ч. Исказить его может неправильное питание, болезни сердечно-сосудистой системы и другие недуги. В 40 лет и после 50 в женском организме могут происходить изменения, ведущие к менопаузе. Уровень скорости оседания эритроцитов должен находиться в пределах от 0 до 26 мм/ч. На его изменение влияет климакс, появление варикозного расширения вен, болезни эндокринной системы, заболевания зубов. После 60 лет результат исследования должен соответствовать нормальным параметрам от 2 до 55 мм/ч. У пожилых женщин он может варьироваться при повышенном давлении, приеме некоторых лекарственных средств, сахарном диабете и других серьезных недугах. В период вынашивания младенца в женском организме происходят серьезные изменения, поэтому параметры показателей скорости оседания эритроцитов могут отличаться от тех, которые установлены в обычное время. Результаты могут зависеть от роста, телосложения беременной женщины, ее возраста. У некоторых беременных результат анализа значительно повышается за пару недель до рождения малыша. У беременных дам худощавого телосложения, пределами нормы считаются 21-63 мм/ч в первой половине беременности и 20-55 мм/ч на последних сроках. У женщин плотного телосложения показатели могут равняться 8-45 мм/ч на ранних сроках беременности и 30-70 мм/ч на поздних сроках. Сам по себе результат исследования, отклоняющийся от нормативов, медики заболеванием не считают, он лишь указывает на то, что в организме имеется патология.Понизить или повысить его можно, но только устранив причины, которые вызвали это явление. Длительное время придется ожидать нормализации результата в тех случаях, если вы долго восстанавливаетесь после серьезного оперативного вмешательства, также в том случае, если медленно срастаются кости после полученной травмы. И не так просто привести результат к нормативу во время беременности, которая у многих женщин сопровождается анемией, но в этом могут помочь безопасные медикаменты, содержащие железо. Если результат анализа не удовлетворяет нормативам, то можно попытаться сдать его повторно, а также пересмотреть свой режим и рацион. А в том случае, когда результаты исследований крови даже незначительно отклоняются от норм, необходимо обязательно сообщить об этом лечащему врачу, который, внимательно изучив их, примет решение, нуждаетесь ли вы в каких-либо препаратах и требуется ли вам лечение в стационаре. До свидания, дорогие гости и читатели блога, делитесь интересной информацией с помощью социальных сетей! Не забывайте подписываться на обновления блога! С уважением, Ирина Яровикова krasa-blog.ru Женщины – это прекрасные создания, которые способны тратить много эмоций и переживаний насчет своей внешности, фигуры, здоровья. Именно поэтому для девушки характерны знания о диетах, уходе за лицом, спортивных нагрузках. Но мало кого интересует норма соэ в крови у женщин. Чаще всего этот показатель остается без внимания. Хотя с ХХ столетия врачи стали активно обращать внимание на данные по показателю скорости оседания эритроцитов в крови. Содержание статьи [—ATOC—]
[—TAG:h3—] Скорость оседания эритроцитов не является значением, с помощью которого можно диагностировать определенное заболевание или определить локализацию воспалительного процесса. Однако в комплексе с другими показаниями о состоянии здоровья, позволяет более точно установить диагноз и определить негативные причины, воздействующие на организм женщины. Норма соэ у женщин соблюдается при полном психическом или физическом здоровье, гормональном балансе, правильном питании. Если же нарушается баланс белка и железа (а это и есть причиной изменения данных), то следует задуматься о том, что же повлекло такие колебания значений. Норма у женщин по стандартной классификации определяется в соотношении миллиметров на единицу времени (за 1 час). В зависимости от возраста показатель несколько изменяется. Так, в 30 лет и до 50 не вызывает беспокойство показатель от 8 до 25 мм в час. Однако есть и мнение других специалистов, которые утверждают, что верхнее значение не должно превышать в 35 лет 14 мм/час. До 30 лет нормально, если у девушки соэ составляет 7–16 мм/час. Норма у мужчин значительно ниже, чем у женщин. Эта разница связана в физиологических отличиях мужского и женского организма. Так, по классификации, где у женщины 30 лет соэ не должно превышать 25 мм/ч., норма у мужчин тридцати лет составляет всего 9–14 мм/час. Этот показатель почти в два раза ниже женского. Именно поэтому очень важно при исследовании крови учитывать возраст и пол человека. Отличается показатель и при нестандартных состояниях женщины. Так, у беременных он значительно повышается, до 70 (у полных) и 80 (у худых) миллиметров за час. Если общее самочувствие девушки не вызывает беспокойство, то врач не назначает никаких дополнительных манипуляций при таком отклонении. Если же есть другие нарушения в самочувствии, в частности, слабость, потери сознания, сильные головные боли и т. д., то могут быть назначены дополнительные анализы, для определения причин плохого самочувствия. Рассчитывается соэ норма по подсчету миллиметров лейкоцитов, которые выпали в осадок в пробирке за один час. В мировой практике существует несколько основных методик для получения этого анализа: За методикой Панченкова, исследования проводятся в капилляре, в который сначала набирают до определенной метки раствор антикоагулянта (5% цитрат натрия), наносят его на стекло. После чего в этот же капилляр дважды берется кровь до следующей метки и выдувается на стеклышко. Соотношение крови и антикоагулянта должно быть 4:1. Затем перемешивают оба вещества, помещают в капилляр и оставляют на час. По методике Вестергрена берется венозная кровь. Она смешивается с 3,8% цитрата натрия в пропорции 4:1. Отстаивается кровь в пробирках Вестергрена, которые имеют просвет 2,4 мм, шкалу до 200 мм. Высчитывается соэ за тот же период. Последняя методика более популярна и считается международной. Отличается от методики Панченкова тем, что позволяет более точно определить отклонения от нормы. Анализ назначается при резком ухудшении состояния здоровья, появлении жалоб на: Чтобы у женщины соэ 14 отображалось при каждом анализе (если она действительно здорова), то следует правильно готовиться к нему. Перед сдачей крови рекомендуют следить за своим питанием. В частности, следует отказаться от жирной, жаренной и острой пищи, алкоголя за 48 часов до сдачи анализа. Последний прием пищи должен быть за 9 часов до посещения лаборатории. Именно поэтому назначают анализ на утреннее время, натощак. Беременным советуют брать с собой бутерброд, чтоб после сдачи крови подкрепиться, восстановить силы в организме. А также не следует нервничать перед анализом, подвергать себе стрессам. Ведь доказано, что после 30 скорость оседания эритроцитов зависит и от стрессов, и даже от температуры помещения. Если в день анализа месячные или ОРВИ (грипп и другие воспалительные заболевания), следует отказаться от его проведения. В любом случае результат не будет объективным. Повышаться скорость оседания эритроцитов может постепенно, по возрасту, а также соэ 30 и выше может быть из-за таких патологических причин: После устранения заболевания, которое спровоцировало повышение соэ, этот показатель самостоятельно вернется в норму. posle-30-let.ru Нормы СОЭ (скорость оседания эритроцитов) в крови у женщин мало изменяются в течение жизни, показатели больше зависят от того, по методу Панченкова или по Вестергрену проводится анализ (смотри приведенные таблицы по возрасту). Другим названием данного анализа является РОЭ (реакция оседания эритроцитов). Исследование крови на СОЭ назначают в качестве вспомогательного теста, позволяющего подтвердить воспалительный процесс при диагностике: У женщин самой частой причиной отклонения СОЭ служат анемии, менструации, беременность. Переливание крови, вакцинотерапия могут также стать причиной повышения результатов исследования. Превышение у женщин нормы скорости оседание эритроцитов обнаруживается спустя 24 часа после появления первых признаков воспаления. Нормализуются показатели после болезни в течение 4 недель. На практике применяются 2 основных способа определения скорости, с которой оседают эритроциты: Норма СОЭ в крови у женщин по возрасту, таблица по Панченкову. Нормальные результаты анализа крови по Вестергрену. Нормальные значения по Вестергрену первоначально составляли 3 мм/час для мужчин, 7 для женщин. В 1983 году ввели поправку на возраст. Для женщин максимальный результат теста по Вестергрену составляет: (возраст в годах + 10)/2. Чтобы вычислить по Вестергрену, на сколько мм в час у женщины в зависимости от возраста может в норме опуститься столбик эритроцитов, нужно применить формулу для подсчета максимально допустимого СОЭ. Так, рассчитаем, какая в норме величина СОЭ у женщины в 60 лет в крови, для этого: Полученное значение 35 мм/час является максимально допустимой нормой СОЭ у женщины по Вестергрену после 60 лет. Используя поправку на возраст, можно вычислить, какая норма СОЭ допускается в крови у женщин не только после 60 лет, но и для 40, 50 – летних, для которых она составит соответственно 15 и 30. Расхождения при определении методом Панченкова и Вестергрена начинаются с показателей, выше 10 мм/час. Из-за поправки на возраст СОЭ по Вестгрену при повышении значений анализа всегда выше, чем по методу Панченкова, на несколько единиц. Если у женщины СОЭ по Вестергрену 10, это значит, что и при определении этой величины методом Панченкова расхождений не возникнет, будет получен такой же результат. В обоих случаях результаты исследования лежат в диапазоне допустимых значений. Когда СОЭ у женщины составляет 17 – 20 по Вестергрену, это значит, что показатели в норме. А по Панченкову такие же величины означают, что верхняя граница диапазона допустимых значений превышена. Подробнее узнать о способах определения скорости осаждения красных кровяных клеток можно в статье «СОЭ по Вестергрену». Скорость оседания эритроцитов может изменяться временно в зависимости от особенностей физиологического состояния. Физиологическое повышение СОЭ отмечается (данные по Вестергрену в мм/час): В первые два триместра достаточно частым явлением оказывается понижение показателей теста, но в третьем триместре СОЭ практически всегда повышается. Для значительного числа женщин при беременности характерна анемия, что проявляется, в частности, отклонением СОЭ от нормы в сторону повышения. Исключение составляют только анемии, при которых изменяется форма эритроцитов на сферическую или серповидную. Максимальные показатели СОЭ отмечаются при ревматоидном артрите, остеомиелите. Повышение скорости осаждения эритроцитов обнаруживаются при пневмонии, заболевании почек, таких, как пиелонефрит, гломерулонефрит острый и хронический. Причиной отклонения результатов анализа в сторону повышения может стать прием противозачаточных таблеток, витамина А. Чаще, чем у мужчин, у женщин возникают заболевания щитовидной железы, из-за чего скорость осаждения эритроцитов также повышается. Наиболее высокие показатели скорости осаждения эритроцитов, превышающие 100, отмечаются в острую фазу инфекционных заболеваний, болезнях почек, онкологии. Настороженность по поводу разви flebos.ru Современная медицина обладает возможностями узнать немало о состоянии организма человека по результатам общеклинического анализа крови. Одним из важнейших параметров данного лабораторного исследования является скорость оседания эритроцитов, или СОЭ. Пределы нормальных значений СОЭ различаются у детей, взрослых мужчин и женщин. Что интересно, у представительниц прекрасного пола норма этого показателя варьируется в зависимости от возраста и гормональных изменений в организме (при беременности, менопаузе и пр.) Как же разобраться во всём: когда СОЭ свидетельствует о том, что со здоровьем всё в порядке, в когда указывает на нарушения? Стоит подойти к вопросу последовательно. Определение СОЭ — это неспецифический тест высокой чувствительности, который выявляет присутствие или отсутствие воспалительного процесса в организме, но не конкретно его причину. Забор крови на исследование происходит, как обычно, с утра натощак. Какой-то особенной подготовки не нужно. Но в случаях, если выявлено воспаление, кровь могут взять и днём после еды, чтобы проследить динамику. Усреднённой нормой скорости оседания эритроцитов у женщин являются значения от 2 до 20 мм/ч. Это число обычно выше, чем у мужчин. Также есть множество факторов, влияющих на изменение СОЭ в крови при отсутствии заболеваний и инфекций, в частности, гормональные колебания, происходящие каждый месяц. А в зависимости от возраста показатели нормы различаются так: Что касается изменения СОЭ при беременности, то она всегда идёт в сторону повышения. Имеет значение и комплекция беременной женщины: при плотном телосложении нормой в первой половине беременности являются параметры 18-45 мм/ч, во второй — 30-70 мм/ч; у худощавых женщин — 21-63 мм/ч и 35-85 мм/ч соответственно. Усреднённые значения СОЭ во время беременности — 20-55 мм/ч. Хотя СОЭ у женщин — число нестабильное, всё же оно позволяет врачу разобраться, имеет ли место быть лишь общее недомогание или есть реальное подозрение на инфекцию. В первом случае достаточно будет больше гулять на свежем воздухе, высыпаться и принимать , в другом — нужно тщательное обследование. Когда в организме отсутствует инфекция и воспаление, эритроциты очень медленно оседают. Повышение в плазме концентрации белков — фибриногена и глобулина — происходит сразу, как только начинается воспалительный процесс, а эти белки заставляют эритроциты двигаться быстрее, чем обычно. Разумеется, при подозрении на инфекцию принимают во внимание и прочие показатели анализа крови — количество самих эритроцитов, а также лейкоцитов и гемоглобина. Повышение или понижение СОЭ в результатах общего анализа крови — ещё не повод предаваться панике. Увеличение скорости оседания эритроцитов чаще всего происходит при простуде или вирусной инфекции или гриппе. Этот показатель вновь придёт в норму почти сразу после выздоровления. СОЭ бывает выше нормы в том случае, если женщина до сдачи анализа сидела на строгой диете или, напротив, накануне очень плотно поела. Увеличивается значение и во время месячных, в первые пару месяцев после родов, а также, если имеются какие-либо аллергические реакции. В таком случае через некоторое время стоит пересдать анализ, и если результат соответствует норме, то беспокоиться не о чем. Среди причин, на фоне которых СОЭ в крови повышается, помимо простуды и всего подобного присутствуют: Однако, наличие таких факторов обычно нельзя не заметить и до сдачи обещеклинического анализа крови, а показатель СОЭ только подтверждает уже очевидные проявления заболеваний и патологий. Кроме того, СОЭ может увеличиться в период приёма лекарств, содержащих гормоны надпочечников, при большой концентрации белка в моче и отклонениях от нормальной численности эритроцитов. Несущественное понижение СОЭ в крови у женской части населения чаще всего не говорит о неполадках в организме. Насторожить должен лишь совсем маленький показатель, ниже 2 мм/ч. В большинстве случаев он указывает на то, что в рационе не хватает многих питательных веществ, особенно животного белка и железа, возможно, что даже развивается анемия. Снижается СОЭ у женщин и после резкого стремительного похудения, полуголодных диет или полного голодания на протяжении нескольких суток. Среди прочих причин сниженной СОЭ стоит отметить длительный приём аспирина и некоторых других лекарств, возможные болезни печени и нарушения кровообращения. В любом случае, такой параметр в анализе крови, как СОЭ не обладает высокой информативностью, а лишь даёт предпосылку к дальнейшим обследованиям, выявляющим причину отклонения СОЭ от нормы. загрузка… Автор статьи Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет. Написано статей 163 Отличная статья 1 medickon.com При сдаче общего анализа крови одним из показателей является скорость оседания эритроцитов (сокращенно СОЭ). Он считается одним из главных показателей, который учитывается в обязательном порядке при диагностировании кровяного состава. Показатель нормы СОЭ в крови у женщин можно узнать благодаря такому исследованию в составленной таблице. Если замечаются какие-либо отклонения, то специалисты выясняют причину. Повлиял ли физиологический фактор, серьезное заболевание или воспалительный процесс – ответит только высококвалифицированный специалист. Кровяной состав представляет собой жидкость, основная часть которой состоит из плазмы. В ней имеется определенное количество тромбоцитов, лейкоцитов и эритроцитов. Так как последние элементы по размеру являются крупнее остальных, то по ним скорость оседания эритроцитов и определяется. Эритроциты — кровяные тельца красного оттенка, функция которых – переносить кислород по организму. Плотность их выше, чем плазменная. По этой причине под воздействием гравитации они оседают на дне пробирки со скоростью склеивания друг к другу. Эритроциты постоянно ведут отталкивающее действие. Оно происходит из-за отрицательного заряда на их внешней стороне. Когда в организме происходят воспалительные процессы, то защитные клетки иммунной системы и белки активизируются, что приводит к увеличению скорости склеивания эритроцитов, а это провоцирует их к быстрому оседанию. Какова норма у женщин? Норма СОЭ у женщин в крови, так же, как и у представителей сильной половины человечества, определяется по кровяному составу, в который предварительно добавляют вещество, затрудняющее процесс сворачивания. Но сам показатель отличается из-за таких моментов, как: Расскажет о норме СОЭ у женщин по возрасту таблица, которая выглядит примерно так: А какова норма СОЭ в крови при беременности? Показатель всегда увеличен, но он может изменяться от того, как проходит сам процесс вынашивания малыша. Немаловажное значение имеет телосложение женщины. Когда показатель СОЭ равен 10-12 миллиметров в час, то это значит, что женский организм сформирован полностью и в нем не наблюдается никаких провоцирующих факторов. Если же СОЭ показывает 20-30 миллиметров в час – это знак того, что женщина находится в положении, или на данный момент у нее наблюдается менструальный цикл. Когда же в наличии нет этих двух факторов, то, скорее всего, организм подвержен анемии на ранней стадии либо какой-либо инфекции бактериального характера. Когда у девушки, женщины средних лет показатель нормы СОЭ равен 40 миллиметров в час, то это знак о нарушении функциональности эритроцитов. Такой результат может рассказать и о наличии в организме серьезных процессов воспалительного характера или опухолей. После такого показателя женщину обязательно отправляют на дополнительные анализы и обследования. Когда анализ крови СОЭ показал 60 миллиметров за час, то это может означать происходящие проблемные процессы, такие как: Увеличенный уровень СОЭ на несколько единиц не должен пугать женщину. Ведь даже при малейших простудных симптомах он немного склоняется в большую сторону. Как только инфекционное заболевание пройдет – все встанет на свои места. Когда СОЭ норма немного повышена, то не стоит переживать в следующих случаях: Если же повышение СОЭ значительное, то такой показатель указывает на наличие серьезных болезней, которые в данный период протекают в женском организме. К ним относятся: Какая норма СОЭ в крови у женщин считается умеренной? Если она не превышает показатель 27 миллиметров в час, то бить тревогу не стоит. В некоторых случаях доктору необходимо провести повторное обследование, чтобы убедиться в отсутствии анемии или гипопротеинемии. Нельзя считать 26 миллиметров в час критическим. Это может проявиться из-за воспалительных процессов в области носоглотки, провокаторами которых является грибковая инфекция или вирус. В данном случае, нормализация уровня СОЭ проходит под докторским наблюдением, так как нужно избавляться от источника заболевания. Если показатель больше 30 единиц и при этом нет ни беременности, ни менструации, то результат исследования говорит о наличии в женском организме сложного вида заболевания. Если недавно женщина перенесла любое хирургическое вмешательство или острую болезнь бактериального характера, то показатель может быть 32 миллиметра в час, а то и выше. Какой показатель СОЭ у женщин должен настораживать больше всего? При результатах анализа на оседание эритроцитов 45 миллиметров за час необходимо срочное обследование. Пониженное СОЭ в женской крови встречается так же часто, как и повышенное. Причиной тому может послужить следующее: Направление на данный анализ выдает терапевт, гематолог, в некоторых случаях и онколог. Делается он бесплатно, но при желании пациента исследование можно провести и в платной лаборатории. Назначается он в таких случаях: Чтобы результаты анализа были достоверными, необходимо придерживаться определенных правил: Сам процесс сдачи крови проходит быстро и без сильных болезненных ощущений. Если после взятия крови с вены закружилась голова, затошнило или помутнело в глазах, то нужно сразу же сообщить об этом дежурной медсестре. Нормальный ответ организма на забор крови никак не проявляет себя. Когда уровень СОЭ повышен, то в большинстве случаев его понижают с помощью медицинских препаратов. Но иногда доктор может порекомендовать некоторые средства из народной медицины, а также посоветовать ввести в ежедневный рацион определённые продукты. К тому же, пища должна быть богата железом. Чтобы не допускать никаких отклонений в организме, каждой женщине необходимо хотя бы раз в полгода проходить обследования, благодаря которым можно избежать серьезного заболевания. boleznikrovi.com С возрастом риск развития заболеваний у каждого человека значительно возрастает. У женщин он особенно возрастает после наступления менопаузы – гормональная перестройка является для организма сильнейшим стрессом, системы органов снижают свою активность, эффективность работы всего организма также снижается. В результате, в 60 у женщин организм становится более уязвимым и слабозащищенным. Именно поэтому, в шестьдесят важно внимательно следить за своим самочувствием, прислушиваться к организму. Правда, прислушиваться, не значит панически надумывать себе серьезные заболевания после обычного чиха. Когда появляются признаки, тревожащие женщину, следует обратиться к врачу. Врач кроме осмотра и опроса на наличие жалоб, назначит ряд анализов. В частности, для женщин после 60 обязательно назначается общий анализ крови. Этот анализ безболезненный, просто берется с пальца и позволяет сразу определить несколько важных показателей. В частности, именно с помощью этого анализа определяется соэ у женщин после 60 лет. Расшифровывается аббревиатура, как показатель скорости оседания эритроцитов крови. Просчитывается путем добавления в пробирку с кровью лимоннокислого натрия. Именно он препятствует быстрому сворачиванию крови и делает анализ возможным. Пробирка оставляется на час, после истечения которого, изучается количество эритроцитов, что выпали в осадок. Преимущественно норма соэ для женщин отличается от нормы у мужчин. Также, с возрастом допустимые границы возрастают, даже увеличиваются почти вдвое. Так, если в 30 лет норма соэ для женщин составляет 8-25 мм/ч, то уже в 60 лет этот показатель составляет 12-53 миллиметров в час. Скорость оседания зависит от количества эритроцитов – чем их больше, тем они быстрее опускаются на дно пробирки. И наоборот, оседание разреженных эритроцитов (при анемии) происходит медленно. Однако, тем, кто старше 60 лет рекомендуется несколько раз в год сдавать общий анализ крови. Если будут определены отклонения соэ у женщины от утвержденных стандартов, то анализ нужно будет сдавать несколько раз, на протяжении трех месяцев. Если соэ норма у женщин в зрелом возрасте нарушена в сторону понижения, то следует понимать причину. Вызван низкий показатель скорости из-за повышения в крови желтых солей и изменения величин эритроцитов. Повлечь за собой низкую скорость оседания эритроцит может вегетарианский тип питания, регулярное применение некоторых лекарственных препаратов. Связано снижение скорости может быть с низким уровнем билирубина и фибриногена, резкой потерей веса, голоданием. Если соэ у женщин после 60 лет снижена именно из-за приема лекарственных препаратов, то особо волноваться не стоит. Достаточно лишь будет прекратить их принимать, откорректировать свое питание, введя в рацион мясные блюда, гречневые каши и супы, и другие продукты, богатые железом, как этот показатель стабилизируется. Если же скорость оседания эритроцитов значительно превышает норму, то это может свидетельствовать о наличии воспалительного процесса в организме. Если в это время пациентка простужена, с ангиной, имеет воспаление легких, артрит, то превышенная норма соэ в таких обстоятельствах считается адекватной и не имеет угрозы. Повышение скорости может достигать в таких случаях около 80 мм/ч. Провоцировать увеличение скорости могут препараты глюкокотикоидов, которые восполняют недостаточное количество гормонов надпочечников. Если пациентка их употребляет – нужно сразу сказать своему лечащему врачу. А также это может быть связано с потерей белка с мочой, нарушением биосинтеза белка печенью. Норма соэ в таком возрасте восстанавливается относительно быстро, особенно если придерживаться всех рекомендаций лечащего врача. Повышается также количество эритроцитов в крови, если в организме происходят воспалительные процессы. Отклонения от нормы могут быть связаны с тем, что женщина не подготовилась к анализу, делать нужно его натощак, а на ночь перед этим нельзя объедаться жаренной и острой пищей, мучным. У женщин по возрасту могут возникать разные изменения, которые обязательно будут отображаться в анализах. Самое важное – напрасно не паниковать, и тогда можно будет сохранить себя жизнерадостной до 65 лет и старше. posle-60-let.ru Какая норма СОЭ у женщин в крови? и зачем необходимо знать этот показатель? Возможности современной медицины позволяют узнать о проблемах человека со здоровьем по общеклиническому анализу крови. Скорость оседания эритроцитов — это один из самых главных показателей. Параметр лабораторного исследования сокращенно называют СОЭ. Кровь, которую берут на анализ, помещают в специальный резервуар из стекла. Ее делят на 2 слоя. Нижняя часть с эритроцитами, а верхняя с прозрачной плазмой. На резервуаре нанесены специальные отметки с числовыми значениями. Цифра на границе между плазмой и эритроцитами — это показатель СОЭ. Его значение измеряется в мм/ч. При воспалении в организме повышается количество фибриногена. Происходят изменения с эритроцитами: начинается процесс их агглютинации. В результате значение СОЭ возрастает. Если показатель остается в пределах нормы, тогда человек здоров. Норма у женщин и мужчин имеет различия. Для женщин этот показатель равен 2-15 мм/ч. Кровь на анализ берут утром и натощак. Исключения составляют те случаи, когда у больного наблюдается острая патология. Точные данные можно получить при измерении СОЭ в динамике. Сдайте тест в разных лабораториях. Показатели варьируются в зависимости от возраста дамы, наступления менопаузы и других факторов. Если показатель СОЭ сильно повышен или понижен, пациентка должна пройти комплексный осмотр. Данное отклонение может свидетельствовать о наличии серьезного заболевания. Высокий уровень СОЭ возникает при многих патологических состояниях: Увеличивается СОЭ в крови, если у представительницы прекрасного пола есть аллергия, или она страдает анемией. Результаты анализа помогают лечащему врачу определить, насколько эффективной является выбранная терапия. Контроль над динамикой показателя СОЭ дает возможность назначать действенные препараты, позволяющие вылечить недуг. СОЭ увеличивается при беременности. Максимальное значение зафиксировано в 3 триместре. В редких случаях повышение уровня СОЭ отмечается и после родов. Если у женщины, ждущей ребенка, или в послеродовой период показатель доходит до отметки 45 мм/ч, то это считается нормой. Никаких опасных для жизни патологий в организме нет. При расшифровке клинического анализа врач всегда учитывает возраст своих пациенток. Чем старше женщина, тем выше значение СОЭ в крови. Для 50-летней представительницы прекрасного пола показатель 30 мм/ч является нормальным. Важно знать, что СОЭ повышается, когда идут месячные. Большого показателя не избежать, если женщина накануне плотно поужинала или, наоборот, когда перед сдачей анализа в течение долгого времени сидела на диете, значение будет меньше нормы. Обычно, чтобы убедиться в том, что в организме действительно имеется патология, врач спустя некоторое время назначает повторный анализ крови. Почитайте рекомендации, как правильно подготовиться к проведению лабораторного исследования. Проконсультируйтесь с лечащим врачом. Сообщите ему обо всех медикаментах, которые вы принимаете, особенно если вы не сможете отказаться от их приема на время сдачи анализа. В любом случае расшифровать полученные результаты сможет только специалист с медицинским образованием. Он разъяснит пациентке, что означает показатель СОЭ именно у нее. Каждый организм индивидуален, поэтому необходимо учитывать все факторы. Если СОЭ понижается незначительно, тогда повода для беспокойства нет. Когда цифра меньше 2 мм/ч, тогда необходимо бить тревогу. В подавляющем большинстве случаев такой показатель говорит о том, что женщина мало употребляет в пищу железа и животного белка. Когда в ежедневном рационе не хватает питательных веществ, тогда может развиться анемия. Если ее не лечить и не подкорректировать свое диетпитание, тогда можно заболеть серьезной болезнью крови. Причины пониженного значения СОЭ могут быть в следующем. Изменения, связанные с эритроцитами: Большой информативностью показатель СОЭ не обладает, его отклонения указывают на необходимость прохождения комплексного диагностирования. Часто в медицинской практике встречаются случаи, когда значение СОЭ высокое. В редких случаях пониженный показатель СОЭ говорит о серьезных патологиях в женском организме: Снижение СОЭ отмечается и у женщин, которые имеют избыточный вес. Если дама перед сдачей анализа успеет позавтракать, тогда результат тестирования будет ниже нормы. Одной из причин являются осложненные роды. Нельзя не обращать внимания на показания анализов, однако лечением и самодиагностикой самой женщине нельзя заниматься. Полную клиническую картину смогут дать вместе результаты других лабораторных исследований и осмотра профессиональным специалистом. Ваша задача — не нарушать общеустановленных правил перед исследованием. Их соблюдение позволяет получить достоверный показатель. Не стоит впадать в панику, если СОЭ ниже или выше нормы. В отличие от взрослых у детей низкое значение СОЭ может быть вариантом нормы. Главное — сохранять спокойствие в любом случае. Если по результатам лабораторного обследования по сравнению с нормой имеются расхождения, тогда потребуется выяснить причину. Нередко после лечения гриппа или другой вирусной инфекции все показатели приходят в норму. Второй распространенной причиной считается неправильный рацион. Голодание даже в профилактических целях, недоедание или переедание станут неблагоприятными факторами. Поэтому в этом случае обязательно сдайте анализ повторно. При ожирении показатель СОЭ будет неутешительным. Чтобы скорректировать свое ежедневное меню, обратитесь за консультацией к специалистам. Вегетарианство или монодиета негативно влияют не только на тест, но и на здоровье человека. Здоровые люди употребляют в пищу все необходимые питательные вещества: жиры, углеводы и белки. Не занимайтесь экспериментами над собой. У диет и неправильного питания последствия являются очень тяжелыми: анорексия или ожирение. И в том, и в другом случае жизни человека может угрожать реальная опасность. Если при повторном анализе проблема останется, значит, болезнь нужно лечить. После прохождения курса терапии вы сможете пройти лабораторное исследование еще раз. Норма СОЭ у женщин в крови возвращается, когда их организм полностью восстанавливается после перенесенного заболевания.Если причина кроется в аллергии, постарайтесь не контактировать с аллергенами. Не находитесь рядом с ними по возможности. Если аллергию вызывает шерсть животных, то это можно сделать легко. Сложнее избавиться от аллергена, когда аллергическая реакция появляется на тополиный пух. При гормональных нарушениях улучшить ситуацию помогут изменения в режиме дня. Она должна много времени проводить на свежем воздухе. Необходимо, чтобы пациентка хорошо высыпалась. На сон должно уходить не менее 8 ч в сутки. В питание нужно включить обязательно витамины. Полезными для женщины будут овощи и фрукты. Важно сделать меню разнообразным. Если сделать все необходимое, тогда СОЭ нормализуется, а состояние здоровья улучшится. Особенность этого лабораторного исследования заключается в том, что неспецифический показатель, обладающий повышенной чувствительностью, помогает выявить недуг на самой ранней стадии. В это время нет никаких проявлений клинической картины, и пациент ни на что не жалуется. Повышение СОЭ сигнализирует об инфекционном, ревматологическом, онкологическом заболеваниях. Грамотному врачу результат анализа поможет диагностировать внематочную беременность или аппендицит. При этом нужно знать, что новообразование может развиться, когда показатель в норме. osostavekrovi.ru Женская и мужская физиология в корне отличаются. Естественный анатомический факт, предполагает различия не только по половым признакам, но и в работе важных систем организма. Уже по простому индикатору сердечных сокращений – пульсу, заметна разница. Меньшие физические размеры женского сердца, заставляют миокард (сердечную мышцу) быстрее перекачивать кровь, что неизбежно отражается на пульсе. Частота сокращений увеличивается пропорционально нагрузке. И если норма пульса у мужчин среднего возраста составляет 70-80 ударов в минуту, то у слабого пола этот показатель увеличивается на 10-15 раз. Нормативы рассчитываются на основании медицинских статических данных и носят скорее условный характер. Для каждого человека, независимо от половой принадлежности, норма пульса рассчитывается индивидуально. Здесь учитывается: Вредные привычки, которые априори не могут не затрагивать сердечно-сосудистую систему, вызывают учащенное сердцебиение и, соответственно, пульс не может быть в норме. Но независимо от внешних условий и генетических факторов, норма пульса у женщин всегда будет выше мужских показателей. Причем она будет разной для каждого возраста. Девочки, возрастом 12-17 лет, переживают период активного развития всех функций организма. Поэтому сердцебиение носит крайне нестабильный характер. Несмотря на то, что традиционная медицина указывает норму 50-90 ударов в минуту, ориентироваться на неё надо с осторожностью, тем более считать отклонения признаком заболевания. На активный рост костей, органов и мышечной ткани организму требуется много энергии, даже в состоянии покоя. И если совместить физиологию и повышенные физические нагрузки, которые свойственны этому возрасту, получится, что норма сердечных сокращений может увеличиваться до 25-30% от общепринятой. Не стоит забывать и о высоком эмоциональном фоне подросткового возраста. Переживания, связанные с обучением, первая влюбленность, конфликты с родителями, ссоры с ровесниками, новые впечатления — какая юность не сопровождается беспокойствами, приятными и не очень. Повышенный пульс становится постоянным спутником. Показатели могут достигат med.vesti.ru Давление, а также пульс человека – одни из основных показателей их нормального физического состояния. Давление представляет собой силу, с ней кровь давит на сосуды. Пульс – это количество ударов сердца, которое происходит в 1 минуту. Нормальное сердцебиение у взрослых людей может варьироваться от 60 и до 100 ударов. При этом давление, соответствующее норме –120/80 в состоянии покоя. На теле, где артерии расположены довольно близко к поверхности, можно быстро и легко измерить свой собственный пульс. Чаще всего используют область шеи и запястья. Что для этого необходимо? Таким образом, очень легко можно узнать какой пульс в данный момент у каждого конкретного человека. Чтобы определить максимальные возможности своего пульса, необходимо от 220 отнять свой возраст. Так, для женщин и мужчин 20-ти лет максимум составит ровно 200 ударов. А для мужчин и женщин 70-ти лет – 150 пульсаций. Частота сердечных сокращений в норме должна составлять от половины до 85% от максимума. Поэтому, проверяя свой пульс при физических нагрузках. он должен соответствовать этим параметрам. Период восстановления сердца после нагрузок может спрогнозировать смертность. Чтобы определить этот параметр, необходимо ровно 10 минут делать тяжёлые физические упражнения. Потом следует остановиться и сразу же измерить количество ударов. Далее придётся подождать буквально минуту и определить ритм своего сердца вновь. Результаты могут быть следующими: И для женщин, и для мужчин действует это правило. Обычно сердцебиение у взрослых и детей восстанавливается быстро. Однако существуют болезни, которые влияют на этот процесс и напрямую связаны с сердцебиением. Если человек здоров, то показания верхнего давления могут варьироваться в пределах 5-ти единиц. Но если такие всплески доходят до 20-40 единиц, то это является сигналом и говорит о том, что есть какие-то проблемы с сердечнососудистой системой. Нередко можно услышать от людей жалобы, что у них «скачет» давление. Нужно обратиться к доктору, чтобы понять какое заболевание беспокоит и так проявляется. Любые отклонения от нормы, которые длятся какое-то время, должны настораживать. При этих неприятных проявлениях рекомендуется обратиться к доктору, который назначит обследование и эффективное лечение. Врач в первую очередь проверяет клапаны сердца, а уже потом – полости органа. Важно также посмотреть состояние стенок сердца (утолщены они или же нет). Все отклонения можно выявить при помощи такого исследования, как эхокардиография. Учёные уже давно доказали, что повышенный ритм сердца увеличивает риск развития многих болезней, в том числе инфаркта. Если же высокая ЧСС будет у человека долгое время, может развиться кардиомиопатия или утолщение стенок сердца. Это может грозить недостаточным снабжением кровью всего организма, в том числе головного мозга. Ритм сердца – это показатель здоровья и этого органа, и всего организма в целом. Поэтому за ним следите постоянно. Особенно тщательно сердцебиение должно быть отслежено у женщин и мужчин, у которых наблюдается предрасположенность к появлению серьёзных проблем с сердечно-сосудистой системой. Что еще почитать Важно знать то, что сердцебиение учащенное не называют болезнью, это лишь симптоматика, которая говорит вам о проявлении какого-то заболевания. Частота сокращений вашего сердца, после приема пищи и при эмоциональных, сильных расстройствах, и переживаниях, может увеличиваться. Ваш пульс может учащаться при повышении температуры тела. Все градусы, которые являются «лишним», приводят к 10 дополнительным ударам в минуту. Итак, сколько должно быть сердцебиение у здорового человека? У женщин пульс может быть от 70 до 80 ударов в минуту, а у представителей мужского пола – 60-70. Так что, в среднем, у здорового человека пульс считается в норме 60-80 ударов сердца в минуту. Если же частота ваших сердечных сокращений достигает больше 90 ударов, то это может информировать вас о тахикардии. Женский пол чаще страдает из-за проблем с сердцебиением, особенно, если личности легковозбудимые и эмоциональные. Также на это могут жаловаться люди, у которых резкие перепады настроения, люди, которые склонны к депрессиям и апатиям, самообвинению и различным переживаниям, к суицидальным наклонностям. Существует несколько главных факторов в жизни, которые могут привести к учащенному сердцебиению: Частота пульса – один из основных показателей, который свидетельствует о состоянии человека. При отклонении этого показателя от нормы, есть большая вероятность диагностирования заболеваний сердечно-сосудистой системы. Какое должно быть сердцебиение у человека? Ответ на этот вопрос должен знать каждый. Приложив руку к левой половине грудной клетки, слышно стук – биение сердца. Ритмичность сокращений может быть нормальной, учащенной, повышенной или пониженной. В некоторых случаях частота сокращений сердца бывает хаотичной. Какое же должно быть сердцебиение? У каждого человека ЧСС разная. Но существуют определенные нормы, нарушение которых свидетельствует о заболевании сердца или сосудов. Например, повышение ритма свидетельствует о тахикардии, а его замедление – о брадикардии. Однако, стоит отметить, что замедление ритма, с которым бьется сердце, не в каждом случае говорит о развитии заболевания. Если речь идее о спортсменах или людях, которые практикуют медитацию, это свидетельствует о тренировке сердца. Сердце у взрослого человека и ребенка, у женщины и мужчины сокращается несколькими циклами: Один удар сердца состоит из всех трех фаз. Частота сокращения сердца зависит от многих факторов. Среди наиболее значимых можно выделить следующие: Однако, существуют определенные нормы сердцебиения: Если показатели не выходят за рамки нормативов сердцебиения, это свидетельствует о том, что здоровью человека ничего не угрожает. Не может быть у взрослого человека ЧСС в 60 такой же, как и в 30 лет. Что касается разницы ЧСС у женщин и мужчин, разница колеблется в пределах 8–9 ударов. Это связано с тем, что с наступлением менопаузы скорость, с которой бьется сердце, незначительно увеличивается. Этот процесс именуется тахикардия функционального типа. Следует заметить, что, как правило, у женщин рано наступает менопауза. И именно поэтому может возникнуть такая проблема, как функциональная тахикардия, но эта проблема совершенно не связана с сердечными заболеваниями. Так что переживать особенно не стоит. Причиной возникновения вышеуказанной проблемы может быть низкий уровень эстрогена в женском организме, и, как правило, этот гормон может вполне повлиять на повышение давления. По сравнению с мужчинами, сердцебиение немного выше. Для того чтобы высчитать норму сокращения сердца, нужно знать, как это сделать правильно. Делать измерения необходимо каждый день на протяжении недели в одно и то же время. Предварительно специалисты рекомендуют прилечь на кровать минут на 10. Перед измерениями лучше не кушать. Нередки случаи, когда у людей наблюдается нарушение ритма сокращений, которое никоим образом не связаны с заболеваниями сердца или сосудов. Однако, хотелось бы обратить особое внимание на симптомы, которые наблюдаются в тандеме с нарушением нормальной частоты сокращения сердца: Все вышеперечисленные симптомы говорят о развитии заболеваний кардиологического характера. Нередко причиной этого могут быть хронические сопутствующие недуги: воспалительные процессы, нарушение функционирования эндокринной системы, заболевания нервной системы и пр. При обнаружении одного или нескольких причин следует немедленно обратиться к специалистам и пройти тщательное обследование. В идеале необходимо использовать несколько методов: электрокардиограмма, ультразвуковое обследование, рентген, анализ крови и др. Только по результатам обследований можно будет точного сказать о состоянии здоровья. Будьте здоровы! Источники: http://serdcezdorovo.ru/puls/normalnoe-serdcebieniye.html, http://styleginki.ru/stati-dlja-vzroslyh/zdorove-2/serdechno-sosudistaja-sistema/4954-kakoe-dolzhno-byt-serdcebienie.html, http://vseoserdce.ru/organ/work/kakoe-dolzhno-byt-serdcebienie-u-cheloveka.html kardiologmed.ru Сердце по праву называют самым главным в организме человека органом. Нормальное сердцебиение – когда его частота находится в пределах 60-90 ударов в минуту. И, конечно же, оно должно четко прослушиваться, не быть слишком громким или слишком тихим. Такое возможно при нарушениях в работе сердца. Поэтому при малейшем отклонении от нормы нужно обязательно пройти обследование у специалиста. Кровеносная система человека состоит из сердца и сосудов. По артериям кровь течет от сердца к органам, а по венам она возвращается обратно к сердцу. Как происходит это движение? Ритмичное сокращение сердца создает внутри сосудов давление, которое продвигает кровь по ним. Если все работает без сбоев, то можно говорить, что у человека нормальное сердцебиение. Организм снабжается кровью порциями в тот момент, когда сердечная мышца сокращается. Поэтому можно сделать вывод, что кровь движется благодаря: Чем ближе от сердца находится кровеносный сосуд, тем сильнее в нем давление. Нормальное сердцебиение означает, что сердечный цикл повторяется через одинаковые по продолжительности промежутки времени. Любые отклонения способны вызвать нарушение в работе всех органов и систем. Если фаза сокращения уменьшается, то просто не успевает перенести кровь к каждой клетке, следовательно, организм испытывает нехватку кислорода. Если же фаза расслабления оказывается короче, то у сердца нет времени на отдых. В таком случае оно быстрее изнашивается и может дать сбой. Какое нормальное давление и пульс? Ответить на это невозможно, так как у каждого эти нормы индивидуальные. На их значение могут влиять возраст, общее состояние здоровья и степень физического развития. Принято считать, что нормальный пульс у взрослого здорового человека – 60-80 ударов в минуту, а давление — 120/80. Наиболее распространенным отклонением можно назвать учащенное сердцебиение (более 90 ударов в минуту). Повыситься пульс может в результате физической активности, стресса, избытка чувств и т. д. И в таком случае это нормальное сердцебиение. При различных нервных и психологических расстройствах, сбое в работе эндокринной системы, отравлении организма, бессоннице, приеме стимулирующих препаратов, излишнем весе, злоупотреблении алкоголем и других случаях наблюдается высокое сердцебиение. Также повышенное сердцебиение (тахикардия) может возникнуть в результате нехватки в организме таких элементов, как кальций и магний. Но назначать себе препараты для нормализации их уровня самостоятельно нельзя, так как их переизбыток в организме может тоже вызвать серьезные проблемы. Чтобы сердцебиение всегда было в норме, советуют придерживаться системы правильного питания: отказаться от жирного и увеличить количество в обычном рационе растительной пищи. Питаться нужно дробно, тщательно пережевывая пищу. Сохранить сердечно-сосудистую систему здоровой поможет арахис. Он способствует снижению уровня холестерина, который есть в крови, и уменьшает риск развития атеросклероза. Также важно всегда сохранять спокойствие. Доказано, что когда человек волнуется, сердце пытается приспособиться, в результате чего возникает громкое и учащенное сердцебиение. Конечно, если такое состояние длится всего лишь несколько минут, то ничего страшного для организма в этом нет. Но если вы живете в состоянии хронического стресса, то это может не лучшим образом сказаться на здоровье. Кроме этого, не стоит игнорировать занятия спортом, пешие прогулки и прием поливитаминов. www.syl.ru У здорового человека пульс, то есть колебание стенок артерий ввиду работы сердца, измеряемое в количестве ударов в минуту, не должен быть менее 60 и более 90 ударов. Учащенное сердцебиение может возникнуть при физической или эмоциональной нагрузке. Оно стабилизируется при устранении причины, исключение составляют лишь дети и беременные женщины, у которых это нормальное явление, связанное с физиологией. Пульс новорожденного в норме достигает 150 ударов в минуту, к 6 месяцам сердечко начинает биться не столь «резво» — пульс равен 90-120 ударам. К слову, учащенное сердцебиение характерно и пожилым людям, это связано с возрастными изменениями и гормональными сдвигами. Нормой после 65 лет признается пульс в 100-110 ударов в минуту. Стабильно учащенное сердцебиение наблюдается постоянно у людей с заболеванием тахикардией, такие пациенты стоят на спецучете и постоянно принимают лекарственные препараты, поддерживающие работу сердца в нормальном ритме. Впрочем, пульс может быть и замедленным. В таком случае врачи диагностируют болезнь брадикардию. Помочь работе сердца в этом случае могут такие тонизирующие напитки, как чай, кофе, полезно съедать дольку черного шоколада, назначают медики и специальные медикаменты. Нарушение работы сердечно-сосудистой системы или нарушения в работе щитовидной железы тоже могут быть причиной неправильного сердцебиения. Работу сердца контролируют при измерении артериального давления и при прохождении ЭКГ. Считается нормальным давление 90/110 мм с отклонением не более чем в 10 мм ртутного столба. Хотя многие ученые склонны считать эти цифры условными, уверяя, что понятие «рабочее давление» более чем имеет право на существование. Так, ежегодно фиксируется рост числа людей, которые хорошо себя чувствуют при условно пониженном давлении в 75/90 мм, а также при повышенном – 110/130. Примечательно, что отклонения характерны для жителей больших городов, тогда как в сельской местности по-прежнему рост или падение артериального давления у человека приводит к кризу. Высшее (систологическое) давление означает силу давления крови на стенки кровеносных сосудов. Нижнее (дистологическое) показывает силу давления крови на стенки кровеносных сосудов в паузе между ударами сердца. Показатели артериального давления тесно связаны с такими явлениями как сердцебиение, учащенное поверхностное дыхание и даже температура тела. Поэтому пациенты с нестабильным артериальным давлением должны регулярно его контролировать. Разработаны даже специальные календари, которые пациенты должны заполнять по нескольку раз в день, внося в них данные замеров АД и описывая самочувствие. Регулярное понижение давления называют гипотонией, это заболевание не относят к группе высокого риска, как гипертонию — болезнь высокого давления. По степени заболевания гипертония делится на три стадии: Гипертоники в обязательном порядке принимают лекарства для снижения давления и находятся под постоянным наблюдением лечащего врача. www.kakprosto.ru Какое нормальное давление и пульс у человека? Прежде всего, это — два показателя его физического здоровья. Пульс — число ударов сердца в минуту, а кровяное давление — сила, с которой кровь производит давление на стенки сосудов. Нормальным считают кровяное давление приблизительно 120/80, а нормальное сердцебиение в покое, у взрослого человека — от 60 до 100 сокращений в минуту. Пульс можно найти во многих места на теле, где артерии подходят близко к поверхности. Наиболее распространенные: на запястье, шее. Поместите пальцы на место пульсации и подсчитайте удары за 15 секунд, наблюдая за секундной стрелкой часов. Затем умножьте это число на четыре, чтобы получить частоту сердечных сокращений (ЧСС). Результаты исследований показали, что скорость восстановления сердца является предиктором смертности. Чтобы его определить, необходимо выполнять сложные упражнения в течение 10 минут. Измерьте и запишите сердцебиение. Затем остановитесь, подождите не меньше минуты, измерьте и запишите сердечный ритм еще раз. Если пульс не понижается на 30 ударов в минуту — Вы находитесь в плохой форме. Если он снизится на 50 и более ударов в минуту, то Вы — в отличной форме. В принципе, нормальное сердцебиение должно быстро восстановиться после физических упражнений. — Брадикардия – ЧСС менее 60 ударов в минуту. Спортсмены часто имеют нормальное сердцебиение ниже 60 ударов, и у них вполне здоровое сердце. Если нет никаких других симптомов, таких как усталость, головокружение, обмороки, одышка или слабость, низкая ЧСС обычно не является причиной для беспокойства. Если сердцебиение составляет менее 50 или есть другие симптомы, обратитесь к врачу. Обратите внимание! Исследования показывают, что высокое сердцебиение повышает риск развития инфаркта и сердечных заболеваний. Кроме того, высокая ЧСС, которая длится в течение длительного времени, может привести к кардиомиопатии, утолщению сердечной мышцы, которая, в свою очередь, может привести к недостаточной перекачке крови в мозг и остальные часть тела. Поэтому при любых отклонениях от нормы, которые продолжаются длительное время либо вызывают дискомфорт, проконсультируйтесь с врачом и пройдите обследование! Зачем нужен крошечный карман на джинсах? Все знают, что есть крошечный карман на джинсах, но мало кто задумывался, зачем он может быть нужен. Интересно, что первоначально он был местом для хр. Эти 10 мелочей мужчина всегда замечает в женщине Думаете, ваш мужчина ничего не смыслит в женской психологии? Это не так. От взгляда любящего вас партнера не укроется ни единая мелочь. И вот 10 вещей. Никогда не делайте этого в церкви! Если вы не уверены относительно того, правильно ведете себя в церкви или нет, то, вероятно, поступаете все же не так, как положено. Вот список ужасных. 7 частей тела, которые не следует трогать руками Думайте о своем теле, как о храме: вы можете его использовать, но есть некоторые священные места, которые нельзя трогать руками. Исследования показыва. Что форма носа может сказать о вашей личности? Многие эксперты считают, что, посмотрев на нос, можно многое сказать о личности человека. Поэтому при первой встрече обратите внимание на нос незнаком. 9 знаменитых женщин, которые влюблялись в женщин Проявление интереса не к противоположному полу не является чем-то необычным. Вы вряд ли сможете удивить или потрясти кого-то, если признаетесь в том. Давление, а также пульс человека – одни из основных показателей их нормального физического состояния. Давление представляет собой силу, с ней кровь давит на сосуды. Пульс – это количество ударов сердца, которое происходит в 1 минуту. Нормальное сердцебиение у взрослых людей может варьироваться от 60 и до 100 ударов. При этом давление, соответствующее норме –120/80 в состоянии покоя. На теле, где артерии расположены довольно близко к поверхности, можно быстро и легко измерить свой собственный пульс. Чаще всего используют область шеи и запястья. Что для этого необходимо? Таким образом, очень легко можно узнать какой пульс в данный момент у каждого конкретного человека. Чтобы определить максимальные возможности своего пульса, необходимо от 220 отнять свой возраст. Так, для женщин и мужчин 20-ти лет максимум составит ровно 200 ударов. А для мужчин и женщин 70-ти лет – 150 пульсаций. Частота сердечных сокращений в норме должна составлять от половины до 85% от максимума. Поэтому, проверяя свой пульс при физических нагрузках. он должен соответствовать этим параметрам. Период восстановления сердца после нагрузок может спрогнозировать смертность. Чтобы определить этот параметр, необходимо ровно 10 минут делать тяжёлые физические упражнения. Потом следует остановиться и сразу же измерить количество ударов. Далее придётся подождать буквально минуту и определить ритм своего сердца вновь. Результаты могут быть следующими: И для женщин, и для мужчин действует это правило. Обычно сердцебиение у взрослых и детей восстанавливается быстро. Однако существуют болезни, которые влияют на этот процесс и напрямую связаны с сердцебиением. Если человек здоров, то показания верхнего давления могут варьироваться в пределах 5-ти единиц. Но если такие всплески доходят до 20-40 единиц, то это является сигналом и говорит о том, что есть какие-то проблемы с сердечнососудистой системой. Нередко можно услышать от людей жалобы, что у них «скачет» давление. Нужно обратиться к доктору, чтобы понять какое заболевание беспокоит и так проявляется. Любые отклонения от нормы, которые длятся какое-то время, должны настораживать. При этих неприятных проявлениях рекомендуется обратиться к доктору, который назначит обследование и эффективное лечение. Врач в первую очередь проверяет клапаны сердца, а уже потом – полости органа. Важно также посмотреть состояние стенок сердца (утолщены они или же нет). Все отклонения можно выявить при помощи такого исследования, как эхокардиография. Учёные уже давно доказали, что повышенный ритм сердца увеличивает риск развития многих болезней, в том числе инфаркта. Если же высокая ЧСС будет у человека долгое время, может развиться кардиомиопатия или утолщение стенок сердца. Это может грозить недостаточным снабжением кровью всего организма, в том числе головного мозга. Ритм сердца – это показатель здоровья и этого органа, и всего организма в целом. Поэтому за ним следите постоянно. Особенно тщательно сердцебиение должно быть отслежено у женщин и мужчин, у которых наблюдается предрасположенность к появлению серьёзных проблем с сердечно-сосудистой системой. Что еще почитать Сердцебиением называется состояние, когда сердечные удары ощущаются. В нормальном жизненном ритме они отслеживаются очень трудно. Поэтому, когда возникают такие явления, у человека могут возникнуть опасения относительно состояния собственного здоровья. Чтобы понять, в каких случаях необходимо обратиться за помощью, важно уметь отличать тахикардию от обычного сердцебиения, которое может возникнуть в связи со стечением некоторых обстоятельств. Тахикардией называется увеличенная частота сокращений сердца, которая доходит до значения 90-100 сокращений за минуту. Определить это заболевание можно, подсчитав пульс женщины. Сердцебиение же является чаще всего просто жалобами, которые не всегда имеют зависимость от частоты пульса. Чтобы выяснить, в чем причина, необходимо подсчитать частоту пульса и обратить внимание на наличие других симптомов. Если частота пульса находится в пределах 60-90 ударов в минуту, давление в норме и отсутствуют другие признаки ухудшения здоровья, такая ситуация не требует специальной помощи. Если же частота пульса находится в пределах нормы, но есть скачки в давлении, признаки головокружения, состояние предобморока, то есть необходимость обратиться за помощью к специалистам. Показатели пульса и давления являются основными составляющими нормального физического состояния. Давление – это сила, с которой кровь давит на сосуды. Пульс характеризует удары сердца в минуту. У взрослых женщин показателями нормального сердцебиения считаются колебания в пределах 60-100 ударов. Давление считается нормальным в пределах 120-80. Советуем вам почитать: Частое сердцебиение при беременности Легко измерить пульс можно по артериям, которые максимально близко расположены к поверхности. Можно нащупать пульс на шее и запястье: Этим методом легко определяются показатели пульса в данный промежуток времени для любого человека. Чтобы узнать максимальные возможности пульса при физических нагрузках, нужно от величины 220 отнять цифру своего возраста. Женщины в 20 лет имеют максимальный показатель пульса – 200. В возрасте этот показатель будет приравниваться к 150. Сокращения сердца в таком случае должны составлять 50-85% от максимальных показателей пульса. Существует несколько видов сердцебиения: Показатели сердцебиения женщин могут меняться с течением возраста и в зависимости от уровня физической подготовки. Во время беременности необходимо измерить сердцебиение плода. Это помогает определить отклонения различного характера. Дефекты, выявленные заранее, способствуют своевременному лечению и устранению причин заболевания. Во время вынашивания плода имеют место факторы, влияющие на состояние женщины. Главным из них считается артериальное давление. Бывают случаи, когда у беременной часто скачут показатели давления, тогда должен быть регулярный контроль. Нормальным давлением считается диапазон от 100/60 до 120/80. Допустимым отклонением от нормы считается величина, не превышающая 10 %. На начальном этапе беременности часто встречается такая проблема, как гипотония. Она проявляется как низкое артериальное давление. Появляется повышенная склонность ко сну и состояние головокружения. Факторами, провоцирующими подобные состояния, в основном являются гормональные изменения в организме. Большую выраженность симптомы набирают в утреннее время. Большинство женщин считают такие скачки нормальным состоянием, но это не является нормой. Во время вынашивания беременности пониженное давление может спровоцировать плацентарную недостаточность у плода. В этом случае ребенок будет недополучать питательные вещества и страдать от маленького количества кислорода. В период второй половины беременности некоторые будущие мамы жалуются на повышенные показатели давления. Причиной такого явления считается резкое увеличение объема крови, приблизительно на 1 литр. По окончании срока беременности объем увеличения может достигнуть 1,5 литра. К симптомам, характеризующим повышенное давление, относятся ярко выраженные боли в голове, шум в ушах, нарушение зрения, частое сердцебиение. Существуют случаи, когда изменения в организме женщины не доставляют ей таких неприятностей, поэтому определить это не так легко. Если при измерении давления показатели будут равняться 140/90 и больше, это считается причиной для обращения к врачу. Потому что высокое артериальное давление может запустить в организме женщины массу необратимых процессов, которые повлияют на жизнь и здоровье ребенка. Беременным, которые склонны к скачкам давления, следует постоянно обращать на них внимание. Если женщина вполне хорошо себя чувствует, не лишним будет раз в неделю проконтролировать показатели давления. В случае, если присутствуют головные боли, состояния головокружения, измерения должны проходить гораздо чаще, и при отклонении показателей от нормы необходимо обратиться к врачу. Для беременных давление является очень важным показателем, который периодически должен контролироваться. Ученые давно доказали, что учащенный пульс может стать причиной развития многих болезней, причем не только женского организма, но и мужского. Поэтому контроль за своим пульсом – процедура необходимая. Вовремя диагностированные отклонения от нормы помогут избежать многих проблем в дальнейшем. Источники: http://fb.ru/article/55989/kakoe-doljno-byit-normalnoe-serdtsebienie-i-davlenie, http://serdcezdorovo.ru/puls/normalnoe-serdcebieniye.html, http://serdec.ru/spravochnaya-informaciya/norma-serdcebieniya-minutu-zhenshchin kardiologmed.ru Работа сердца обеспечивает функционирование всех органов тела. За счет его сокращений кровь постоянно перемещается к биологическим тканям, где отдает кислород и отводит метаболиты, углекислый газ. Возвращаясь по венам, она направляется к легким, где снова насыщается кислородом. С каждой новой систолой этот цикл поддерживает непрерывное кровоснабжение, которое может быть нарушено аритмией, снижением или увеличением частоты сокращений сердца. И только от функциональных потребностей организма будет зависеть, какое должно быть сердцебиение на текущий момент. Частота сердцебиения – это один из важнейших параметров жизнедеятельности человеческого организма. Она зависит от текущего функционального состояния, пребывания в покое или двигательной активности, от размеров сердца и тела. Чем меньше размер органа, тем выше частота сокращений. Именно поэтому у детей ЧСС всегда выше, чем у взрослых, так как в процессе роста организма и тела морфологические пропорции изменяются. В частности, сердце увеличивается в размере сначала медленнее, чем остальные участки тела, а затем частично компенсирует отставание. По этой причине у ребенка ЧСС сначала выше, чем у взрослого, а позже норма постепенно снижается. Человек в состоянии покоя часто испытывает брадикардию, а на пике функциональной нагрузки частота сердцебиения достигает 160 ударов в минуту без потери минутного объема кровоснабжения. Достигается это выраженной гипертрофией левого желудочка, что обеспечивает способность поддерживать эффективное изгнание систолического объема. Но если не рассматривать крайнюю границу, то какое должно быть сердцебиение в норме? В действительности норма находится в диапазоне от 60 до 90 желудочковых сокращений в минуту. И это не строгая биологическая константа, а всего лишь среднестатистическая медицинская величина. Константой является уровень потребности организма в кровоснабжении, и если будут наблюдаться какие-либо отклонения от него, то ЧСС будет изменена. У детей нормы ЧСС значительно выше, чем у взрослых, что связано с несоответствием размеров полостей сердца и морфологических параметров тела. Из-за этого для обеспечения эффективного кровоснабжения организм вынужден заставлять сердце сокращаться чаще. У плода границы нормы находятся на уровне 120-160 ударов в минуту, у новорожденного – от 110 до 170, а в возрасте до 1 года ЧСС в норме составляет 100-160 ударов в минуту. С первого по второй год жизни границы нормы находятся на уровне 96-150, а с 2 до 4 лет – от 90 до 140 ударов в минуту. В возрасте 4-6 лет ЧСС составляет 86-126 ударов, в 6-8 лет – 78-118 сокращений в минуту. По достижению возраста 8-10 лет нормальные значения ЧСС опускаются до уровней 68-108, а с 12 лет частота сердцебиения ребенка соответствует нормам взрослого человека. Только от физической нагрузки, состояния гуморальных систем организма и морфологических размеров зависит комфортная частота сердечных сокращений. Эти механизмы определяют, какое должно быть нормальное сердцебиение у конкретного пациента. Принятые в медицинском сообществе нормы не являются индивидуально адаптированными под каждого человека, а представляют собой среднестатистические показатели, при которых отмечается комфортное функционирование всех структур организма. Эффективная частота сердцебиения – это такое число сокращений сердца, при котором обеспечивается необходимая для комфортной жизнедеятельности интенсивность кровоснабжения органов и тканей. Например, текущий показатель составляет 70 ударов в минуту. И в покое этого достаточно, чтобы обеспечивать весь организм кислородом и питательными веществами. Если организм перейдет в другое функциональное состояние, например человек встанет и побежит, частота сокращений сердца увеличится, так как нагрузка требует увеличения интенсивности питания скелетных мышц. В другой ситуации, когда организм из состояния покоя переход в сон, функциональная нагрузка становится еще более низкой, из-за чего норма интенсивности кровоснабжения также снижается. Поскольку ткани работают в режиме минимальных энергетических затрат, то и интенсивность работы сердца для поддержания их жизнедеятельности в таком состоянии должна быть минимальной. Это определяет, какое должно быть сердцебиение в текущий момент. И в покое частота будет находиться у нижних границ нормы или падать еще ниже при условии сохранения важнейших электрофизиологических констант (потенциал действия и ширина электрокардиографических интервалов). Выше указывалось, какое сердцебиение должно быть у человека, и от каких факторов это зависит. Однако почему норма является именно такой, следует пояснить детальнее. Итак, частота сердцебиения зависит от необходимого уровня интенсивности кровоснабжения. Если она низкая, и ткани испытывают кислородное голодание, то в результате стимуляции деятельности сердечно-сосудистой системы будет увеличено число сокращений и минутный объем кровоснабжения. Норма частоты сердцебиения наблюдается в тот момент, когда объема систолического выброса, направляемого в круги кровообращения с каждым сокращением, достаточно для кровоснабжения структур тела. При необходимости увеличения интенсивности кровоснабжения частота будет увеличена до допустимых значений, которые ограничены прекращением прироста минутного объема кровообращения. Рост частоты сердцебиения будет приводить к увеличению интенсивности кровоснабжения только до определенного предела, выше которого эффективность этого механизма сильно снижается. Это наблюдается из-за двух механизмов. Первый – диастолическое наполнение сердца: чем выше ЧСС, тем менее эффективно наполняются полости сердца. Оттого в желудочки поступает меньше крови, а вместо прироста минутного объема кровообращения будет отмечено его существенное снижение. Второй механизм – это эффективное выталкивание. Чем выше частота и чем меньше наполнение полости желудочков, тем менее эффективным будет выталкивание порции крови из желудочковой полости в артерии. Потому рост ЧСС приводит к увеличению интенсивности кровоснабжения только до определенного функционального предела. Баланс между этими двумя механизмами и функциональными потребностями организма определяет, какое должно быть сердцебиение у взрослого в определенный момент времени. Выше него увеличивать ЧСС не позволит электрофизиологическая система миокарда, сбои и неправильная работа которой возникают лишь при патологии (аритмии). fb.ru Высокий пульс при нормальном давлении в медицинской практике известен под термином «тахикардия». Такое проявление у мужчин и женщин среднего возраста говорит о неправильной работе сердечно-сосудистой системы. Частота сокращений повышается из-за чрезмерной нагрузки, которая оказывается на орган. Если высокий пульс наблюдается у человека постоянно, то специалисты подозревают наличие серьезных проблем с его состоянием здоровья. … Вконтакте Facebook Twitter Мой мир Это величина, которой измеряется интенсивность колебания стенок сосудов. Он возникает на фоне сокращения работы сердечной мышцы. Его значение индивидуально для каждого человека и находится в пределах от 50 до 100 ударов в минуту. Для получения правильных параметров следует производить замер в сидячем либо лежачем состоянии. Для получения правильной величины замер следует производить на протяжении 60 секунд. Она не будет корректной, если посчитать удары 30 секунд, а затем умножить их на два. В таком случае данные не считаются объективными. Замер лучше всего производить утром, сразу после пробуждения. При этом не нужно вставать с кровати. Если высокий пульс, то его величина в минуту составляет более ста ударов. Тахикардия диагностируется в том случае, если показатель больше 120. Такая ситуация опасна для организма и может привести к серьезным последствиям. Для грудного ребенка считается нормальной ситуация, в которой частота ритма находится в пределах от 100 до 120 ударов. Число сокращений снижается в процессе взросления. К примеру, в семь лет у ребенка сердце работает так же, как и у взрослого человека. Тахикардия – это не самостоятельная болезнь, а проявление, которое говорит о серьезных нарушениях в режиме функционирования внутренних органов. Такая же клиническая картина наблюдается при стрессе. Тахикардию может вызвать чрезмерное употребление чая или кофе. У некоторых медицинских препаратов она прописана в качестве побочного эффекта. Состояние считается нормальным, ведь после устранения раздражающего фактора она снова придет в прежний режим. Именно поэтому необходимость в прохождении курса лечения отсутствует полностью. Снизить пульс при патологической тахикардии следует в обязательном порядке. При этом даже в спокойном состоянии у пациента сердце бьется с частотой более 100 ударов в минуту. Дополнительно общее самочувствие усугубляется за счет болей в груди, головокружения, физической слабости и тошноты. Причины высокого пульса достаточно часто скрываются в следующих патологиях: Пульс после еды имеет свойство увеличиваться в случае стресса, переутомления или бессонницы. Негативную роль играет лишний вес, который наблюдается у пациента. Если у человека была диагностирована тахикардия, то следует выявить причину развития данного симптома. Минимизировать вред от последствий можно только в случае своевременно начатого курса лечения. В противном случае повышается риск нарушений в кровообращении, которые приведут к инфарктам или ишемии. Необходимо задуматься над тем, чем опасен высокий ритм сердечных сокращений, который возник на фоне чрезмерной физической нагрузки. Такое состояние не считается патологическим, поэтому пройдет без дополнительного вмешательства. Через определенный период времени все параметры стабилизируются. Если у человека постоянно повышенный пульс, то ему рекомендуется пройти полное медицинское обследование. Благодаря ему удастся выявить провоцирующий недуг и направить все силы на его устранение. Препараты от тахикардии при нормальном давлении правильно подобрать сможет только врач на основании полученных результатов анализов: Важно! Таблетки от высокого пульса при нормальном давлении следует использовать только в крайнем случае. Как правило, их назначают пить при реальной угрозе жизни. В таком случае нормализовать общее состояние пациента можно посредством лекарственных препаратов. Только врач решает, чем сбить чрезмерную активность кровотока. В данной области большой популярностью пользуются такие лекарственные препараты: Тахикардия опасна для жизни человека и может стать причиной летального исхода. Любая форма может нанести непоправимый вред здоровью. Тахикардия в тяжелом виде встречается при наличии опухоли или неправильной работе щитовидной железы. При наличии пороков сердца патологию устранить можно только посредством хирургического вмешательства. Сразу после нее все основные параметры должны стабилизироваться. Если учащается пульс после еды или в любой другой ситуации, то следует немедленно выйти на свежий воздух. Если такой возможности нет, то необходимо полностью открыть окно. Для улучшения дыхания следует расстегнуть ворот рубашки. Благодаря этому удастся набрать полные легкие воздуха. Врачи советуют также умыться холодной водой или намочить в ней полотенце. Состояние улучшается в том случае, если выпить жидкость большими глотками. При этом следует задерживать дыхание. Если уже были испробованы все подручные способы, как снизить пульс, а результата нет, то следует немедленно вызвать скорую помощь. Особенно опасна ситуация с приступом ночью. Именно поэтому следует незамедлительно вызывать скорую помощь. Если показатель артериального давления у человека находится в норме, а пульс начинает учащаться, то необходимо немедленно обратиться за врачебной помощью. Достаточно часто такой симптом является предвестником серьезного заболевания. У пациента могут наблюдаться следующие негативные проявления в организме: Важно! Пациенту не следует медлить с обращением к врачу. В противном случае болезнь может прогрессировать и привести к летальному исходу. Правильно подобрать курс лечения и провести все необходимые диагностические мероприятия сможет только врач. Именно поэтому так важно попасть к нему на консультацию как можно раньше. При наличии проблем со здоровьем допускается проконсультироваться у кардиолога, эндокринолога или терапевта. Они назначат все необходимые анализы. Сделать вид об общем самочувствии пациента можно на основании: На основании результатов обследования специалист в данной области сможет подобрать подходящий курс лечения. Учащение пульса – тревожный симптом, который не допускается игнорировать. Бывают случаи, когда он проявляется без изменения давления. При наличии приступов ранее человеку следует внимательно следить за общим состояниям здоровья. Если тахикардия начала проявляться в состоянии покоя, то следует немедленно обратиться за консультацией к специалисту в данной области. Чаще всего такой симптом говорит о наличии серьезной патологии. Чем раньше она будет распознана, тем большую результативность принесет дальнейший курс лечения. Правильно подобранные препараты способны в течение короткого промежутка времени нормализовать состояние. Благодаря этому пациент перестанет испытывать дискомфорт. Вконтакте Одноклассники Facebook Twitter Мой мир doktora.guru Пульс напрямую зависит от показателя частоты работы сердца. Чем выше этот показатель, тем больше нагружено сердце, тем быстрее оно качает кровь и кислород. Что ж может явиться причиной учащенного сердцебиения и насколько это опасно? Попробуем разобраться. Пульс характеризуется несколькими величинами. Частота – количество ударов в минуту. Измерять ее необходимо правильно. Пульс в положении сидя и в положении лежа может отличаться. Поэтому при измерении используйте одну и ту же позу, иначе полученные данные могут быть неверно истолкованы. Также частота к вечеру учащается. Потому не пугайтесь, если утром его величина 75, а вечером 85 – это нормальное явление. Важно! Пульс меряется 60 секунд. Не 30, а потом умножается на 2, а именно 60! Потому что, если присутствует аритмия, то минута – именно тот период, в который она непременно проявится. Ритм – если отрывок времени между соседними ударами разный, то присутствует аритмия. Наполнение – характеризует сложность обнаружения пульса, зависит от объема крови, перегоняемого сердцем за один раз. Если прощупывается сложно, это свидетельствует о сердечной недостаточности. Напряжение – характеризуется усилием, которое надо приложить для прощупывания пульса. Зависит от показателя артериального давления. Высота – характеризуется амплитудой колебания артериальных стенок, довольно сложный медицинский термин. Важно не путать высоту и частоту пульса, это абсолютно разные понятия. Причиной высокого пульса (не учащенного, а высокого!) в большинстве случаев выступает неправильная работа клапана аорты. Первая и основная причина, как и в случае с множеством других заболеваний, это малоподвижный образ жизни. Вторая – слабая сердечная мышца, которая не в состоянии поддерживать нормальное кровообращение даже при небольших физических нагрузках. В некоторых случаях учащенный пульс может быть нормой. Это бывает в пожилом возрасте и в течение первых лет жизни. Так, у новорожденных малышей частота сердцебиения – 120-150 ударов в минуту, что не является отклонением, а связано с быстрым ростом. Нередко частый пульс является симптомом тахикардии, если проявляется в спокойном состоянии организма человека. Тахикардия может стать следствием: Факторы, которые могут вызвать частый пульс: Есть несколько состояний организма, когда высокая частота пульса может быть не тревожным сигналом, а нормальным явлением: Высокая температура и частота сердцебиения также находятся в прямой зависимости. Экспериментально выявлено, что с увеличением температуры тела на 1 градус, пульс становится чаще на 10 ударов в минуту. Выявляя причины частого пульса, нельзя не рассказать подробно о тахикардии. Учащенный пульс – один из главных ее симптомов. Но и сама тахикардия не возникает на ровном месте, нужно искать заболевание, которое ее вызвало. Есть две большие группы таковых: В чем бы ни крылась причина тахикардии, ее нужно непременно выявлять и незамедлительно начинать лечить. В настоящее время, к сожалению, участились случаи пароксизмальной тахикардии, которая сопровождается: Основная группа людей, подверженных этому заболеванию, – это алкоголики, заядлые курильщики, люди, длительное время принимающие наркотики или сильные медицинские препараты. Есть отдельный вид тахикардии, которым могут страдать здоровые люди, называется она неврогенная, связана с нарушениями периферической и центральной нервной системы, что приводит к ухудшению функции проводящей системы сердца, и, как следствие, учащенному пульсу. Советуем вам прочитать: Приступы тахикардии сердца Если давление не тревожит, но пульс зашкаливает – это тревожный сигнал и весомый повод для посещения врача. В этом случае врач назначит обследование, чтобы выявить причину частого сердцебиения. Как правило, причиной является заболевание щитовидной железы или нарушение гормонального фона. Приступ учащенного пульса при нормальном давлении можно свести на нет, для этого нужно: Если сердцебиение частое по причине высокой температуры, то помогут жаропонижающе препараты и методы. В случае, если сердце готово выпрыгнуть из груди из-за чрезмерных физических нагрузок, стоит остановиться и немного отдохнуть. При приступе тахикардии рекомендуется выпить стакан чистой холодной воды мелкими глоточками, задерживая дыхание. Этот нехитрый прием способствует нормализации частоты сердечных сокращений. Точечный массаж в области шеи – весьма эффективное средство. Но делать его должен человек опытный, массируя область пульсации сонной артерии справа налево. Нарушив последовательность, можно довести человека до обморочного состояния. Есть лекарственные препараты, способствующие снижению пульса: Учащенный пульс может быть причиной многих заболеваний. Вовремя выявленный недуг – залог его успешного лечения! На тревожные симптомы организма требуется своевременно реагировать, не давать заболеванию прогрессировать. Привычное явление, когда учащается пульс, повышается показатель АД. Однако не всегда эти симптомы преобладают в паре, известны клинические картины, когда наблюдается повышенное сердцебиение при нормальном давлении. Не стоит паниковать, если ЧСС повышается, а показатель АД остаются на уровне нормы. Это может быть следствие эмоциональной и физической нагрузки, результат бессонницы и сильного эмоционального потрясения. Присутствует такой тревожный симптом при беременности. В таких клинических картинах явление временное, и после устранения провоцирующего фактора самостоятельно исчезает из жизни пациента на неопределенный срок. Однако могут встречаться и патологические причины учащенного пульса при нормальном давлении. Среди них следующие провоцирующие факторы, свидетельствующие о внутреннем дисбалансе: Специфический симптом держит человека в напряжении, и не зря. Если отсутствует своевременное лечение, проблема со здоровьем только усугубляется. Чаще это патологии сердца, щитовидной железы, дыхательной системы и органов кроветворения, которые склонны к хроническому течению, рецидивам. Учащенный пульс при нормальном давлении у человека может вызвать аритмический шок, отек легких, сердечную астму, участившиеся обмороки. Кроме того, пациента беспокоят боли в сердце, дискомфорт от потемнения в глазах и головокружение на фоне нарушенного кровообращения. Прежде чем выпить лекарство, важно проконсультироваться с лечащим врачом, определить причины высокого пульса. Только после устранения главного провоцирующего фактора можно уменьшить число ударов сердца за минуту. Так что первый совет специалиста – своевременно лечить основной недуг, при этом исключить стресс из своей повседневной жизни. В дальнейшем, чтобы снизить высокий пульс при нормальном давлении, требуется прием официальных лекарств в сочетании с методами альтернативной медицины. Медикаментозная терапия считается основой, а для отдельных пациентов (женщин и мужчин) становится постоянным спасением при атаке очередного приступа. Эффективные лекарства от тахикардии при нормальном давлении врач подбирает индивидуально, учитывая присутствующие болезни миокарда, склонность к аллергическим реакциям, возрастную категорию пациента. Вот что делать при высоком пульсе по совету врачей: Чтобы сбить повышенную частоту ударов сердца, можно использовать классический отвар шиповника. Это лечащее средство хоть и обладает мочегонным эффектом, в кратчайшие сроки нормализует работу миокарда, регулирует нарушенный пульс. Состав гипоаллергенный, однако предварительно показано делать пробу на аллергию. Известны и другие народные средства от тахикардии, которые обладают не меньшим терапевтическим эффектом. Это: Пульс – это толчкообразные последовательные колебания стенок артерий, производимые с определенной ритмичностью, зависящей от частоты сердечных циклов. Средние показатели пульса взрослого здорового человека колеблются от 60 до 85 ударов в минуту. Частота сердечных сокращений находится в прямой зависимости от возраста, физической активности, психоэмоционального состояния, наличия определенных сердечных, эндокринологических или других хронических заболеваний и так далее. Частый пульс (тахикардия) при нормальном давлении является одним из вариантов аритмии, при которой происходит сбой сократительной активности сердца, его ритма. Патологические нарушения могут быть как в синусно-предсердном узле – водителе сердечного ритма, так и при фазах систолы – сокращения мышцы сердца или диастолы –расслабления. Тахикардией считается увеличение числа сердечных сокращений (ЧСС) от 90 ударов в минуту и выше. Если человека беспокоит учащенное сердцебиение в покое без связи с физической нагрузкой, стрессом, перееданием или повышением давления, то это должно служить поводом к посещению врача с целью обследования и определения причины нарушения в работе сердца. Почему же происходит увеличение числа сердечных сокращений? После физикального обследования и опроса пациента, врач назначает первичный перечень обследований, в который входят: Исходя из результатов исследований, устанавливается диагноз или рекомендуются дополнительные методы обследований. После детальной диагностики и определения причины сильного сердцебиения врачом подбирается лечение, адекватное выраженности симптоматики. В первую очередь упор делается на лечение заболевания, приведшего к возникновению тахикардии, например, анемии, феохромоцитомы, тиреотоксикоза, астмы или септического процесса. Если повышенный пульс при нормальном давлении был вызван нарушениями в работе щитовидной железы, то устраняется патология щитовидки. Лечение дистонии дополняется приемом успокоительных препаратов, таких как персен, валериана, диазепам, которые частично снимают тахикардию. Медикаментозное лечение заключается в таблетированном приеме препаратов из группы бета-блокаторов: метопролола, атонолола, бисапролола и других. Существуют пролонгированные формы этих лекарств, которые принимаются 1 раз в сутки. Важно учитывать, что они еще и снижают артериальное давление. Также при ВСД не последнюю роль играет психотерапия. Снизить частоту пульса помогут антиаритмические средства, например, блокаторы кальциевых каналов: дилтиазем или верапамил. Лекарственные препараты и их дозы подбираются врачом строго индивидуально с учетом всех нюансов состояния пациента, тяжести основного и наличия сопутствующих заболеваний. Источники: http://serdec.ru/diagnostika/uchashchennyy-puls-serdcebienie-norma-trevozhnyy-signal, http://sovets.net/8847-vysokij-puls-pri-normalnom-davlenii-chto-delat.html, http://www.infmedserv.ru/stati/vysokiy-puls-pri-normalnom-davlenii kardiologmed.ru Для такого явления, как учащение сердцебиения, характерно влияние самых разных факторов – от медикаментов до алкоголя. Чтобы сократить такой разброс, выделяют 2 вида тахикардии – физиологическую и патологическую. Первый вид учащенного сердцебиения прост. Он не является патологией. Беспокоиться стоит, когда тахикардия вызвана следующими факторами: Если кровяное давление у человека остается в пределах нормы, то причинами учащенного сердцебиения являются естественные процессы в организме. Чаще это реакция на непривычное состояние, в котором находится организм. Многие факторы заставляют тело увеличить синтез адреналина. Причинами учащенного пульса считаются: На тревожные симптомы организма требуется своевременно реагировать, не давать заболеванию прогрессировать. Привычное явление, когда учащается пульс, повышается показатель АД. Однако не всегда эти симптомы преобладают в паре, известны клинические картины, когда наблюдается повышенное сердцебиение при нормальном давлении. Высокий пульс при нормальном давлении, что может быть, каковы причины, симптомы, что делать, какие меры нужно предпринять, подробно в этой статье. Пульс человека зависит от частоты сокращений сердца за одну минуту. Если количество ударов превышает 90 раз за одну, то это является симптомом тахикардии. В некоторых ситуациях эти показатели считаются нормой. Первая и основная причина, как и в случае с множеством других заболеваний, это малоподвижный образ жизни. Вторая – слабая сердечная мышца, которая не в состоянии поддерживать нормальное кровообращение даже при небольших физических нагрузках. В некоторых случаях учащенный пульс может быть нормой. Это бывает в пожилом возрасте и в течение первых лет жизни. Так, у новорожденных малышей частота сердцебиения – 120-150 ударов в минуту, что не является отклонением, а связано с быстрым ростом. Нередко частый пульс является симптомом тахикардии, если проявляется в спокойном состоянии организма человека. Тахикардия может стать следствием: Антидепрессанты стоит применять с осторожностью. Неправильно подобранный препарат может стать причиной учащенного пульса Факторы, которые могут вызвать частый пульс: Состояние, при котором наблюдается учащенное сердцебиение и нормальное АД, характеризуется: Панические атаки несут сильный стресс для человека и вызывают чувство страха, но угрозы для жизни не представляют. Диагностика проводится для определения следствия течения тахикардии. Ими могут быть как сердечные, так и внесердечные факторы. К основным современным диагностическим методам можно причислить: Частое сокращение сердечной мышцы при нормальном давлении призывает к поиску причин такого явления. Прежде чем понять, что делать при ухудшении состояния, врач назначит: Комплексное лечение физиологической тахикардии при нормальном давлении заключается в нормализации психологического состояния. Врач может приписать лечение антидепрессантами или легкими седативными средствами. Важно нормализовать сон и прием пищи, чаще находится на свежем воздухе, исключать стрессовые ситуации. В домашних условиях можно проводить лечение практикуя йогу или медитацию. Для полного восстановления состояния нужно отказаться от курения и алкоголя, которые провоцируют приступы тахикардии. Прежде чем назначить лекарства при учащенном пульсе, нужно определить АД — возможно придется снизить повышенное давление. Врач смотрит, что вызывало нарушение — анемия, астма, дистония, сепсис, нарушение функции щитовидной железы. Каждый недуг требует особого подхода в лечении, а терапевтический курс назначается строго индивидуально. Врачи объясняют: лечить необходимо не тахикардию, а болезнь, которая ее вызывает. Помнить надо и о физиологической ее форме, являющейся естественной реакцией организма. В целом терапия включает: Мята влияет на холодовые рецепторы,где рефлекторно расширяются сосуды внутренних органов и этим объясняется облегчение болей при использывании ее. Если сердцебиение частое по причине высокой температуры, то помогут жаропонижающе препараты и методы. В случае, если сердце готово выпрыгнуть из груди из-за чрезмерных физических нагрузок, стоит остановиться и немного отдохнуть. При приступе тахикардии рекомендуется выпить стакан чистой холодной воды мелкими глоточками, задерживая дыхание. Этот нехитрый прием способствует нормализации частоты сердечных сокращений. Точечный массаж в области шеи – весьма эффективное средство. Но делать его должен человек опытный, массируя область пульсации сонной артерии справа налево. Нарушив последовательность, можно довести человека до обморочного состояния. Точечный массаж шеи эффективен при приступе тахикардии, но должен выполняться профессионалом Нормализовать работу сердечного ритма можно при помощи препаратов блокаторов кальциевых каналов – это Верапамил или Дилтиазем. После того как обследование пройдено, и диагноз установлен, доктор приступает к назначению курса препаратов. Успокоительные средства рекомендуется пить всем пациентам, независимо от того, какая причина повлекла сбой сердечного ритма. Эти препараты нормализуют функции ЦНС, снимают излишнее напряжение, восстанавливают нормальную частоту пульса. serdse.top Пульс человека является важным показателем состояния сердца. Нормальный, он свидетельствует, что сердце работает без нарушений. Давление в среднем составляет от 100 до 140 мм ртутного столба систолическое и от 70 до 90 мм ртутного столба диастолическое. Пульс при этом должен быть не выше 60-80 биений за 1 мин. На протяжении суток значения могут значительно отличатся, а связано это с множеством условий – вязкости крови, эластичности сосудистых стенок, сопротивляемости сосудов, интенсивности сердечных сокращений. Чаще всего, если ускоряется пульс, растет величина артериального давления. Но эти показатели идут вместе, бывают такие случаи, когда сердцебиение усилено при нормальном АД. ВАЖНО! Само по себе ускорение выше 100 уд./мин. – это не заболевание, а свидетельство наличия каких-либо нарушений в функционировании систем и органов. Частое сердцебиение не всегда говорит о наличии проблем со здоровьем. Во время стресса или испуга, при сильной физической нагрузке, эмоциональном волнении и других особенностях человека увеличение сердечных сокращений считается нормальной ситуацией. Нередко физиологическое учащение пульса регистрируется у женщин при беременности, при неумеренном употреблении кофеинсодержащих напитков или в период лихорадки, когда температура тела выше 39 градусов. Не нужно тревожиться, если ЧСС растет выше 95 уд./мин., а значения артериального давления идут в средних пределах. Так бывает в результате физической и психической перегрузки, следствием недосыпа и мощной эмоциональной встряски. Наблюдается такая дисбалансная картина при вынашивании ребенка. В подобных случаях тахикардия — явление временное, и когда уходит провоцирующий фактор, сама по себе нормализуется и частота ударов сердца. Но при нормальном АД есть и патологические причины его ускорения. Больной с частым сердцебиением пребывает в постоянном напряжении. Он опасается не напрасно. Когда адекватного лечения нет, имеющиеся проблемы лишь усиливаются. Преимущественно это патологии кроветворных и дыхательных органов, щитовидной железы, сердца, для которых характерны рецидивы и хроническое течение. При нормальном АД повышение пульса может привести к частым потерям сознания, сердечной астме, легочным отекам, аритмическому шоку, нарушениям мозгового кровоснабжения. Помимо этого, больной страдает от головокружений вследствие перебоев кровотока, темноты в глазах и вызванного этим дискомфорта, болях в сердце. ВАЖНО! Повышение пульса при показателях АД в пределах нормы требует незамедлительной консультации врача. Перед тем как принимать лекарство, лучше проконсультироваться со своим доктором, найти причины частого пульса. Понизить число сокращений сердца можно только после того, как провоцирующий фактор будет убран. Любой медик вам посоветует убрать как минимум стрессовые ситуации и поскорее излечить основное недомогание. После этого больному потребуется сочетание приема аптечных препаратов с методиками нетрадиционной медицины. 100 и более ударов сердца в состоянии покоя – это серьезный повод отправиться к специалисту. В результате нарушения кровообращения у человека может появиться головокружение, головная боль, отдышка или дрожь в конечностях. Как ему при этом помочь? В первую очередь не нужно паниковать, чтобы не усугубить данное состояние. Прежде чем пить лекарства желательно прилечь с приподнятыми ногами в помещении с хорошим доступом свежего воздуха, сделать глубокий вдох и натужившись на выдохе хорошенько прокашляться. Если отдохнув 10-15 минут состояние не нормализовалось, то вызвать скорую помощь. Лечение аптечными лекарствами — это основа терапии, а для определенных категорий больных во время разворачивании приступа оно бывает настоящей панацеей. Действенные препараты от высокой частоты сердечного ритма при нормальном АД лечащий кардиолог назначает индивидуально, принимая во внимание возраст больного, предрасположенность к аллергическим проявлениям, имеющиеся сердечные патологии (в частности миокарда). При постоянно учащенном пульсе медики советуют: Кальциевые блокаторы – еще одна группа медпрепаратов, способствующих уменьшению минутного сердечного ритма. Финоптин, Изоптин, Верапамил и другие лекарства выпускаются в виде таблеток для перорального приема. Они дополняются Трикардином, каплями Зеленина, Кардомедом, Валокордином и прочими седативными сердечными таблетками для приема внутрь. Их использование гарантирует, что сердце в самом скором времени будет работать хорошо. med.vesti.ru На тревожные симптомы организма требуется своевременно реагировать, не давать заболеванию прогрессировать. Привычное явление, когда учащается пульс, повышается показатель АД. Однако не всегда эти симптомы преобладают в паре, известны клинические картины, когда наблюдается повышенное сердцебиение при нормальном давлении. Не стоит паниковать, если ЧСС повышается, а показатель АД остаются на уровне нормы. Это может быть следствие эмоциональной и физической нагрузки, результат бессонницы и сильного эмоционального потрясения. Присутствует такой тревожный симптом при беременности. В таких клинических картинах явление временное, и после устранения провоцирующего фактора самостоятельно исчезает из жизни пациента на неопределенный срок. Однако могут встречаться и патологические причины учащенного пульса при нормальном давлении. Среди них следующие провоцирующие факторы, свидетельствующие о внутреннем дисбалансе: Специфический симптом держит человека в напряжении, и не зря. Если отсутствует своевременное лечение, проблема со здоровьем только усугубляется. Чаще это патологии сердца, щитовидной железы, дыхательной системы и органов кроветворения, которые склонны к хроническому течению, рецидивам. Учащенный пульс при нормальном давлении у человека может вызвать аритмический шок, отек легких, сердечную астму, участившиеся обмороки. Кроме того, пациента беспокоят боли в сердце, дискомфорт от потемнения в глазах и головокружение на фоне нарушенного кровообращения. Прежде чем выпить лекарство, важно проконсультироваться с лечащим врачом, определить причины высокого пульса. Только после устранения главного провоцирующего фактора можно уменьшить число ударов сердца за минуту. Так что первый совет специалиста – своевременно лечить основной недуг, при этом исключить стресс из своей повседневной жизни. В дальнейшем, чтобы снизить высокий пульс при нормальном давлении, требуется прием официальных лекарств в сочетании с методами альтернативной медицины. Медикаментозная терапия считается основой, а для отдельных пациентов (женщин и мужчин) становится постоянным спасением при атаке очередного приступа. Эффективные лекарства от тахикардии при нормальном давлении врач подбирает индивидуально, учитывая присутствующие болезни миокарда, склонность к аллергическим реакциям, возрастную категорию пациента. Вот что делать при высоком пульсе по совету врачей: Чтобы сбить повышенную частоту ударов сердца, можно использовать классический отвар шиповника. Это лечащее средство хоть и обладает мочегонным эффектом, в кратчайшие сроки нормализует работу миокарда, регулирует нарушенный пульс. Состав гипоаллергенный, однако предварительно показано делать пробу на аллергию. Известны и другие народные средства от тахикардии, которые обладают не меньшим терапевтическим эффектом. Это: Возникшее сильное сердцебиение при нормальном давлении может являться фактором патологического процесса. Установлены пределы, которые считаются нормой показаний частоты пульсаций за определенный период. Существуют ряд факторов, что провоцируют отклонения от установленной нормы. Если появились симптомы учащенного сердцебиения, следует срочно пойти на прием к врачу. Удары пульса зависят от того, насколько высока их частота, и от равномерности сердечных сокращений. Норма для взрослого человека — 65—80 ударов за 60 секунд, при этом у женщин этот показатель выше на 5—7 единиц, чем для мужчин. Учащенное сердцебиение чаще возникает при повышенном давлении, но иногда наблюдается на фоне нормального АД. Причины учащенного сердцебиения могу быть вызваны физиологией конкретного человека. К ним относятся: Если исключить факторы, определяющие физиологическое нарушение частоты сокращений сердца, пульс нормализуется без вмешательства в работу организма. Устранение патологических факторов воздействия на ритмичность сердечных сокращений требует вмешательства медиков. Обычно наблюдается частое сердцебиение при нормальном давлении и на фоне других симптомов, указывающих на развитие болезни: Укажите своё давление Основные патологические факторы, провоцирующие развитие тахикардии сердца при норме показателей АД: Вернуться к оглавлению Состояние, при котором наблюдается учащенное сердцебиение и нормальное АД, характеризуется: Панические атаки несут сильный стресс для человека и вызывают чувство страха, но угрозы для жизни не представляют. Если не принять меры, постепенно состояние ухудшается. Наблюдается: Принятые своевременно меры по устранению повышенного сердцебиения позволят снять неприятные симптомы и нормализовать состояние. Препараты от тахикардии при нормальном давлении помогут исключить наступление негативных последствий, таких как нарушение кровоснабжения мозга, застойные явления в легких, сердечная астма, инсульт. Частое сокращение сердечной мышцы при нормальном давлении призывает к поиску причин такого явления. Прежде чем понять, что делать при ухудшении состояния, врач назначит: Вернуться к оглавлению Прежде чем назначить лекарства при учащенном пульсе, нужно определить АД — возможно придется снизить повышенное давление. Врач смотрит, что вызывало нарушение — анемия, астма, дистония, сепсис, нарушение функции щитовидной железы. Каждый недуг требует особого подхода в лечении, а терапевтический курс назначается строго индивидуально. Нормализовать учащенный пульс, если наблюдается нормальное, пониженное или высокое давление на фоне дисфункции щитовидки помогут гормональные препараты. Вегетососудистая дистония требует выпить успокоительные таблетки или прописанные бета-блокаторы. Если причины непатологические, назначаются лекарства от тахикардии при нормальном давлении с успокоительным действием. Делятся медикаменты на 2 группы: Вернуться к оглавлению Чтобы применить народные средства при тахикардии, нужно измерить артериальное давление. Следует знать, повышено, пониженно или давление в норме у больного, потому что любой препарат может резко снизить или повысить показатели, вызвав слабость и обморок. Народные рецепты лечения тахикардии у человека: Вернуться к оглавлению Профилактические меры, которые помогут не допустить появления тахикардии при нормальном давлении, заключаются во избежание стрессов, эмоционального беспокойства, так как адреналин в крови увеличивает число сокращений сердечной мышцы. Важно дозировать физическую нагрузку, питаться здоровой пищей, в которой низкое содержание жиров, соли, острых приправ. Следует исключить из рациона жареные блюда, отказаться от алкоголя, никотина, крепкого черного чая, кофе. Время от времени рекомендуется принимать успокоительные травяные сборы для нормализации сердечного ритма. Высокий пульс при нормальном давлении, что может быть, каковы причины, симптомы, что делать, какие меры нужно предпринять, подробно в этой статье. Пульс человека зависит от частоты сокращений сердца за одну минуту. Если количество ударов превышает 90 раз за одну, то это является симптомом тахикардии. В некоторых ситуациях эти показатели считаются нормой. Определить, входить учащенное сердцебиение в норму, можно только измерив давление. В некоторых случаях сбой сердечного ритма может сопровождаться учащенным или замедленным сердцебиением. Необходимо понять причины возникновения тахикардии при нормальном давлении. Высокий пульс при нормальном давлении может возникать из-за следующих причин: Это самые распространенные причины возникновения данного симптома, но их гораздо больше. Необходимо своевременно обратиться к врачу для того, чтобы определить необходимую восстановительную методику. Сбой сердечного ритма обязательно отражается на общем состоянии организма человека. Параллельно может возникать: Но если эти проявления повторяются неоднократно, то они могут привести к потере сознания и развитие сердечной недостаточности. В начале необходимо обратиться к врачу. Иногда это симптом очень серьезных нарушений, которые проходят внутри организма и еще себя не выявили. Для определения заболевания необходимо проконсультироваться у эндокринолога, сдать анализы и пройти исследование УЗИ. После этого врач устанавливает диагноз. В первую очередь, лечение заболевания начинается с устранение причины возникновения тахикардии. Например, если причина появления тахикардии скрывается в анемии, тиреотоксикоза или септического процесса, то нужно применять лечение для решения этих проблем. При наличии заболеваний эндокринной системы, необходимо устранить эти нарушения. Лечение вегето-сосудистой дистонии начинается с приема препаратов с приема препаратов для успокоения нервной системы или антидепрессантов. Если заболевания было вовремя обнаружено, то хорошо поможет Валериана, Диазепам или Персам. Они помогут частично нормализовать работу сердца. Итак, какие таблетки могут помочь. Существует так называемая лекарства группы бета-блокаторов: Нормализовать работу сердечного ритма можно при помощи препаратов блокаторов кальциевых каналов – это Верапамил или Дилтиазем. Опасно для организма становится, если учащенное сердцебиение проявляется не один день. Это может указывать на наличие серьезных нарушений. При наличии учащенного сердцебиения после употребления некоторых видов медикаментов (таблеток), то это может быть побочным действием. Другие причины возникновения тахикардии: То есть причины, которые приводят учащенному сердцебиению, очень разнообразны. Первое, что необходимо сделать в таком случае – это обратиться к врачу, чтобы он установил диагноз и определил необходимую терапию. Первое, что необходимо сделать – это принять удобную позу для расслабления, лучше всего подойдет лечь на кровать. Желательно выпить 1 стакан воды. Для лучшего расслабления нужно сделать глубокий вдох и выдох. Хорошо подойдет для нормализации сердцебиения применение контрастного душа. Выпить необходимо из лекарств: Если причина учащенного сердцебиения кроется в недостаточном количестве микроэлементов, то можно проконсультироваться с фармацевтом. Хорошим вариантом может послужить прием таких витаминов, как Магний В6 или Омега-3. Для улучшения работы сердечной мышцы необходимо дополнительно диетическое питание. Большое количество жирной и жареной пищи еще больше усугубят положение. Если причиной повышения количества сердечных сокращений является наличие кровоизлияния, то необходимо срочно обратиться в больницу. Особенно опасно для организма сказывается наличие язв в желудке или двенадцатиперстной кишке. При наличии вегето-сосудистой дистонии может возникать параллельно тошнота, рвота. Возникает дополнительно чувство паники. Нужно пройти курс лечения успокоительными препаратами для решения данного нарушения. Иногда причина является не настолько опасной для здоровья. Например. Такие проявления могут быть после интенсивной физической нагрузке или перенесенном стрессе. Иногда интенсивная нагрузка возникает из-за переедания. Самыми опасными для организма будут нарушения в функционировании внутренних органов, щитовидной железой. инфекционные заболевания. Методы восстановительной терапии зависит напрямую от причины возникновения. Существует два основных метода – это лечение народными препаратами или медикаментами. Медикаментозное лечение заключается в приеме таблеток, капельниц и уколов. Специалист проводит диагностику организма и только тогда определит восстановительную терапию. Хорошо помогают в таком случае препараты для успокоения нервной системы, особенно если в основе травы. Например, «Диазепам», «Ново-пассит», настойка валерианы или пустырника. Дополнительно необходимо употреблять антиаритмические препараты. Они предназначены для выравнивая сбоя в нервных импульсах Например, «Аденозин»,и «Верапамил». Но эти лекарства отпускают только по рецепту, и лечение проходит в больнице только под контролем врача. Необходимо помнить одно важное правило: курс лечения должен проходить на протяжении определенного времени. Все лекарства могут действовать в организме только накопительно. Желательно стараться как можно меньше нервничать, уставать и ограничить употребление вредных продуктов. Успокоить нервную систему можно при помощи травяного отвара или чая. Это может быть: Добавить в отвар можно мед или лимон. Иногда причина, сбоя сердечного ритма может скрываться в беременности, особенно в последнем триместре. Главные причины появления тахикардии при беременности следующие: Дополнительно могут возникать одышка, частые головные боли и головокружение, болезненные ощущения в груди. В большинстве случаев заболевание проходит абсолютно легко и просто, и нет необходимости в употреблении таблеток. Тромбоз вен нижних конечностей: причины, симптомы и лечение ЧСС – норма в соответствии с возрастом и что влияет на показатели. Спазм сосудов головного мозга: причины, симптомы и лечение Снижение давления народными средствами в домашних условиях Мерцательная аритмия сердца: симптомы, диагностика и лечение Причины отеков ног у женщин, у мужчин, что делать и как лечить опухлости в ногах Источники: http://sovets.net/8847-vysokij-puls-pri-normalnom-davlenii-chto-delat.html, http://etodavlenie.ru/tahikardiya/drugoe/silnoe-serdtsebienie-pri-normalnom-davlenii.html, http://tvojajbolit.ru/kardiologiya/vyisokiy-puls-prichinyi-kak-snizit-puls-v-domashnih-usloviyah-preparatami-i-narodnyimi-sredstvami/ kardiologmed.ru Сердце – главный орган в человеческом организме, от работы которого зависит правильное функционирование всех остальных его систем. К сожалению, сердце подвержено большому количеству различных заболеваний, часть из которых могут быть врожденными, а часть – проявиться в течение жизни. Один из самых распространенных сердечных недугов – тахикардия. Это заболевание проявляет себя в виде учащенного сердцебиения. Пульс может превышать нормальные значения более чем на 30%. Женский организм подвержен тахикардии намного больше, нежели мужской. Медицина объясняет это особенностями гормонального фона, сильной эмоциональностью и тонкой нервной организацией представительниц прекрасного пола. Причины тахикардии у женщин В большинстве случаев тахикардия не представляет значительной угрозы здоровью. Однако, в сочетании с некоторыми сердечно-сосудистыми патологиями может оказаться весьма опасной. Содержание материала Патологическая форма учащенного сердцебиения может быть спровоцирована самыми разнообразными причинами. Наиболее частыми из них принято считать: Причины тахикардии Главным симптомом заболевания, несомненно, является учащенное сердцебиение. Однако, существует еще целый ряд симптомов, по которым можно безошибочно диагностировать у пациента тахикардию: Обратите внимание! Все эти симптомы могут проявляться при любом типе заболевания. Они могут причинять женщине значительный дискомфорт, но не представляют какой-либо серьезной угрозы для жизни. Общие симптомы тахикардии Если болезнь прогрессирует, и частота сердечных сокращений приближается к критическим показателям (150 ударов в минуту и более), могут проявиться симптомы, вызванные постоянным дефицитом кислорода: Симптоматическая картина у женщин может быть различной, в зависимости от вида заболевания. Так, по локализации тахикардию принято разделять на синусовую (узловую) и пароксизмальную. Последняя, в свою очередь, может быть желудочковой и наджелудочковой. Физиология тахикардии Узловая форма недуга проявляется в виде учащения сердечных сокращений на фоне стабильного ритма. Пульс может быть в диапазоне от 90 до 150 ударов в минуту. Протекает такое заболевание, как правило, бессимптомно, либо с незначительными признаками. Так, у женщины может наблюдаться слабость и быстрая утомляемость. Наличие такой формы заболевания может быть установлено в домашних условиях (путем регулярного наблюдения за уровнем пульса), либо при обследовании на ЭКГ. Если отклонения от нормы незначительны – лечение не назначается, в иных случаях могут быть прописаны лекарственные препараты, способные замедлять частоту сердечных сокращений. Синусовая тахикардия Важно понимать, что подходящие медикаменты, равно как и их дозировки, могут быть назначены лишь квалифицированным специалистом. Название этой формы заболевания обусловлено тем, что источник проблемы располагается в желудочках сердца. Такая разновидность тахикардии считается гораздо более опасной, и в некоторых случаях способна привести к смертельному исходу. med-explorer.ru На тревожные симптомы организма требуется своевременно реагировать, не давать заболеванию прогрессировать. Привычное явление, когда учащается пульс, повышается показатель АД. Однако не всегда эти симптомы преобладают в паре, известны клинические картины, когда наблюдается повышенное сердцебиение при нормальном давлении. Не стоит паниковать, если ЧСС повышается, а показатель АД остаются на уровне нормы. Это может быть следствие эмоциональной и физической нагрузки, результат бессонницы и сильного эмоционального потрясения. Присутствует такой тревожный симптом при беременности. В таких клинических картинах явление временное, и после устранения провоцирующего фактора самостоятельно исчезает из жизни пациента на неопределенный срок. Однако могут встречаться и патологические причины учащенного пульса при нормальном давлении. Среди них следующие провоцирующие факторы, свидетельствующие о внутреннем дисбалансе: Специфический симптом держит человека в напряжении, и не зря. Если отсутствует своевременное лечение, проблема со здоровьем только усугубляется. Чаще это патологии сердца, щитовидной железы, дыхательной системы и органов кроветворения, которые склонны к хроническому течению, рецидивам. Учащенный пульс при нормальном давлении у человека может вызвать аритмический шок, отек легких, сердечную астму, участившиеся обмороки. Кроме того, пациента беспокоят боли в сердце, дискомфорт от потемнения в глазах и головокружение на фоне нарушенного кровообращения. Прежде чем выпить лекарство, важно проконсультироваться с лечащим врачом, определить причины высокого пульса. Только после устранения главного провоцирующего фактора можно уменьшить число ударов сердца за минуту. Так что первый совет специалиста – своевременно лечить основной недуг, при этом исключить стресс из своей повседневной жизни. В дальнейшем, чтобы снизить высокий пульс при нормальном давлении, требуется прием официальных лекарств в сочетании с методами альтернативной медицины. Медикаментозная терапия считается основой, а для отдельных пациентов (женщин и мужчин) становится постоянным спасением при атаке очередного приступа. Эффективные лекарства от тахикардии при нормальном давлении врач подбирает индивидуально, учитывая присутствующие болезни миокарда, склонность к аллергическим реакциям, возрастную категорию пациента. Вот что делать при высоком пульсе по совету врачей: Чтобы сбить повышенную частоту ударов сердца, можно использовать классический отвар шиповника. Это лечащее средство хоть и обладает мочегонным эффектом, в кратчайшие сроки нормализует работу миокарда, регулирует нарушенный пульс. Состав гипоаллергенный, однако предварительно показано делать пробу на аллергию. Известны и другие народные средства от тахикардии, которые обладают не меньшим терапевтическим эффектом. Это: Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента. Статья обновлена: 13.05.2019 sovets.net | ||||

 Прощупывается на крупных венах в области сердца;
Прощупывается на крупных венах в области сердца; Для нормализации пульса здоровому человеку требуется не более 5 минут.
Для нормализации пульса здоровому человеку требуется не более 5 минут.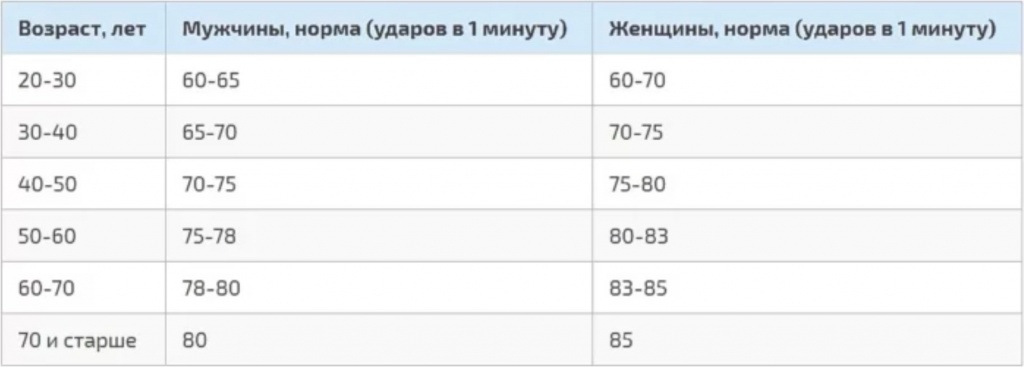
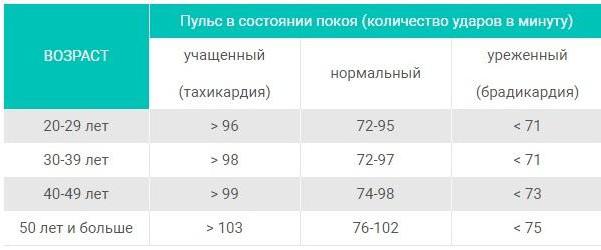
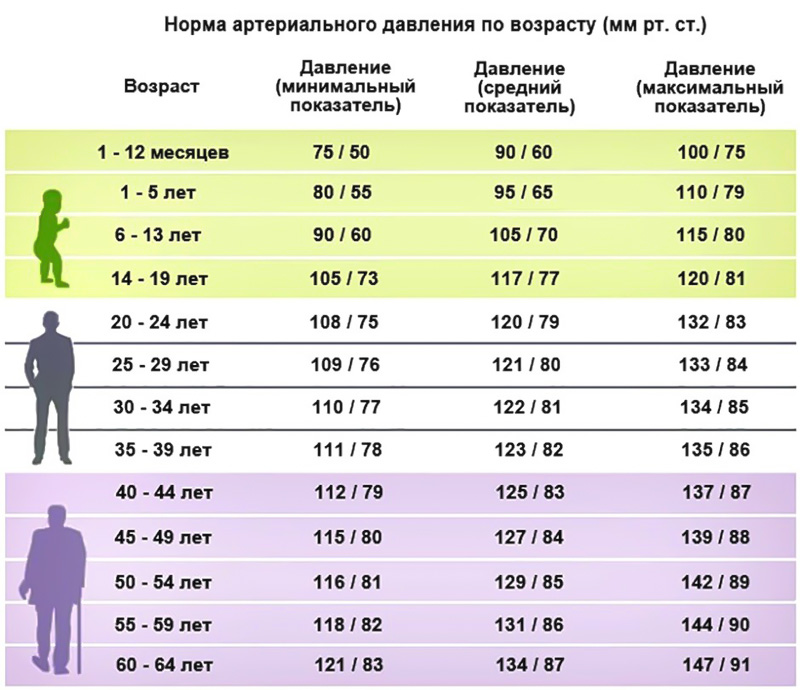 Умножьте это на четыре (15×4 = 60, в одной минуте 60 секунд). Вот сколько раз сердце бьется за одну минуту. Попросите учащихся ввести эту частоту пульса в состоянии покоя на свою диаграмму. (Частота пульса студента в покое варьируется от 60 до 110 ударов в минуту.Нормы для взрослых ниже.)
Умножьте это на четыре (15×4 = 60, в одной минуте 60 секунд). Вот сколько раз сердце бьется за одну минуту. Попросите учащихся ввести эту частоту пульса в состоянии покоя на свою диаграмму. (Частота пульса студента в покое варьируется от 60 до 110 ударов в минуту.Нормы для взрослых ниже.)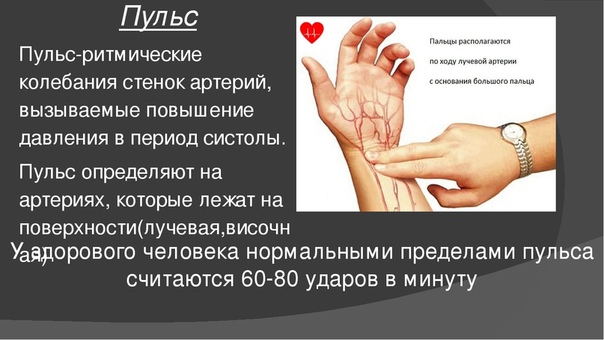 Как это соотносится со средней частотой пульса студентов?
Как это соотносится со средней частотой пульса студентов?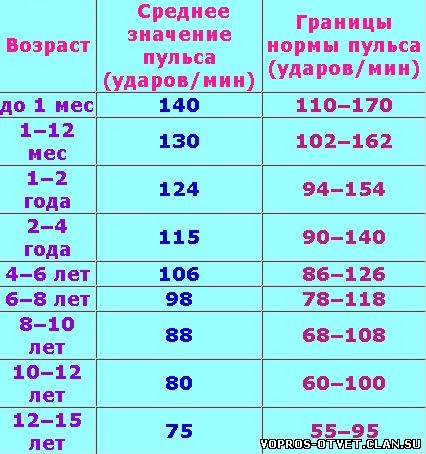 На каждое сердцебиение приходится одна пульсация. Пульс можно почувствовать в различных точках тела, где артерии находятся непосредственно под кожей, таких как виски, шея, изгиб локтя, запястье, пах, задняя часть колена и внутренняя часть щиколотки. Нормальная частота пульса меняется с возрастом. Ниже приведена диаграмма с диапазоном значений частоты пульса и средней частоты пульса для разных возрастов.
На каждое сердцебиение приходится одна пульсация. Пульс можно почувствовать в различных точках тела, где артерии находятся непосредственно под кожей, таких как виски, шея, изгиб локтя, запястье, пах, задняя часть колена и внутренняя часть щиколотки. Нормальная частота пульса меняется с возрастом. Ниже приведена диаграмма с диапазоном значений частоты пульса и средней частоты пульса для разных возрастов.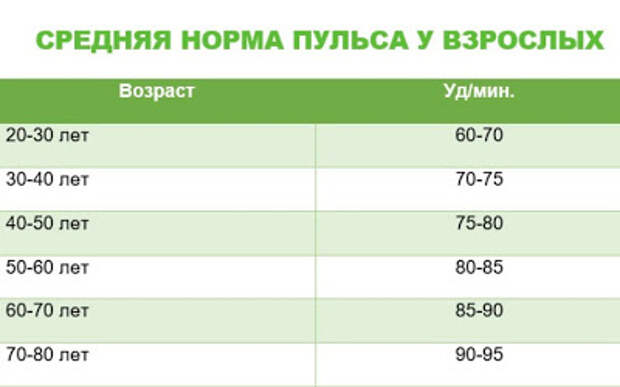 Частота сердечных сокращений увеличивается во время и после еды, чтобы направить больше крови в пищеварительную систему.Сердце тренированного спортсмена может перекачивать больше крови с каждым ударом, поэтому его сердечный ритм замедляется. Точно так же время восстановления спортсмена короче.
Частота сердечных сокращений увеличивается во время и после еды, чтобы направить больше крови в пищеварительную систему.Сердце тренированного спортсмена может перекачивать больше крови с каждым ударом, поэтому его сердечный ритм замедляется. Точно так же время восстановления спортсмена короче.
 psprings.co.uk/AMSlabels.pdf
psprings.co.uk/AMSlabels.pdf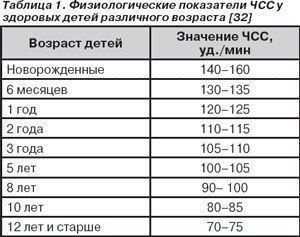

 Повышение уровня глобулина может возникнуть у беременной женщины. Увеличение происходит в течение всех трёх циклов беременности. Самый высокий показатель уровня глобулина возникает в третьем семестре беременности. Нижний предел может быть равен 16,80, а верхний — равен 38,80. Эти значения абсолютно нормальны и не несут никакой опасности как для мамы, так и для ребёнка.
Повышение уровня глобулина может возникнуть у беременной женщины. Увеличение происходит в течение всех трёх циклов беременности. Самый высокий показатель уровня глобулина возникает в третьем семестре беременности. Нижний предел может быть равен 16,80, а верхний — равен 38,80. Эти значения абсолютно нормальны и не несут никакой опасности как для мамы, так и для ребёнка.



 Когда, как и зачем берется анализ крови
Когда, как и зачем берется анализ крови



 Суть процесса повышения СОЭ заключается в следующем. Конгломерат из эритроцитов и белков, образующийся под влиянием гравитации, тяжелый, и он быстрее выпадает в осадок. Кроме того, способны повышать скорость реакции сами по себе следующие белки:
Суть процесса повышения СОЭ заключается в следующем. Конгломерат из эритроцитов и белков, образующийся под влиянием гравитации, тяжелый, и он быстрее выпадает в осадок. Кроме того, способны повышать скорость реакции сами по себе следующие белки:
 Загрузка…
Загрузка…







 Поскольку измерение СОЭ осуществляется в пробирке, результаты анализа замеряются специальной шкалой и записываются в мм в час – мм/ч. Получив результаты анализа крови, врач сравнивает их с нормой и делает соответствующие выводы. Данные нормальных значений для женщин приведены в таблице по возрасту.
Поскольку измерение СОЭ осуществляется в пробирке, результаты анализа замеряются специальной шкалой и записываются в мм в час – мм/ч. Получив результаты анализа крови, врач сравнивает их с нормой и делает соответствующие выводы. Данные нормальных значений для женщин приведены в таблице по возрасту.




 Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ. Данный способ возможен, только если срок беременности на момент осмотра не превышает 13 недель и 6 дней.
Данный способ возможен, только если срок беременности на момент осмотра не превышает 13 недель и 6 дней.
 Оптимальное время сдачи анализа крови для определения ХГЧ – после задержки менструации.
Оптимальное время сдачи анализа крови для определения ХГЧ – после задержки менструации.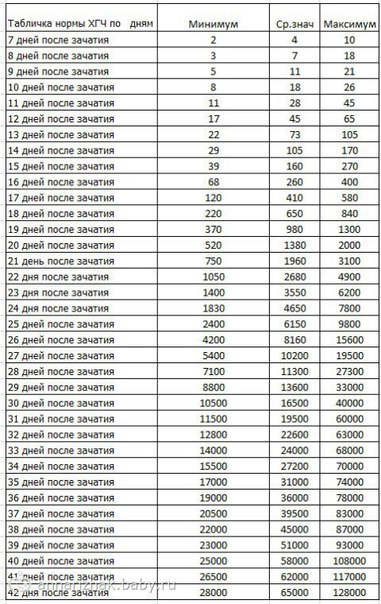 Поскольку уровень ХГЧ имеет большую вариабельность, а дата зачатия может быть ошибочна, срок беременности определяется по УЗИ или по данным ЭКО, но не по ХГЧ.
Поскольку уровень ХГЧ имеет большую вариабельность, а дата зачатия может быть ошибочна, срок беременности определяется по УЗИ или по данным ЭКО, но не по ХГЧ.
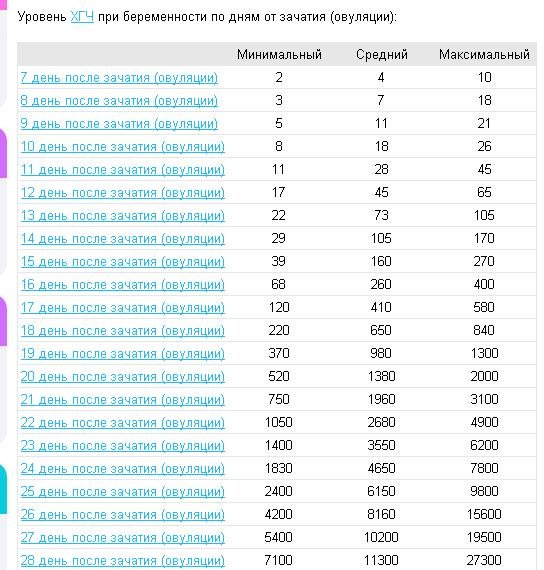

 ХГЧ и двойня.
ХГЧ и двойня.  Уровень ХГЧ будет удваиваться примерно каждые 48 часов до 21 дня после подсадки.
Уровень ХГЧ будет удваиваться примерно каждые 48 часов до 21 дня после подсадки.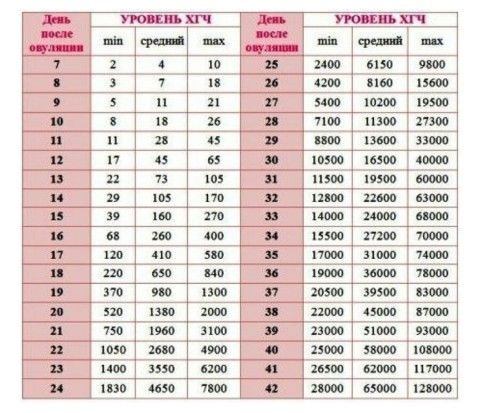 В течение определенного периода, пока идет формирование плаценты, он поддерживает нужный уровень эстрогенов и прогестерона. Эти гормоны отвечают за течение беременности в пределах нормы. Данный анализ наиболее точно определяет беременность в самом начале её развития. Наиболее часто его применяют при экстракорпоральном оплодотворении.
В течение определенного периода, пока идет формирование плаценты, он поддерживает нужный уровень эстрогенов и прогестерона. Эти гормоны отвечают за течение беременности в пределах нормы. Данный анализ наиболее точно определяет беременность в самом начале её развития. Наиболее часто его применяют при экстракорпоральном оплодотворении. Появление гонадотропного гормона человека в этом случае может говорить об опухоли яичников, легких, матки и многих других органов. Повышенный уровень ХГЧ может остаться после проведения аборта или в результате пузырного заноса. Анализ крови на ранних сроках позволяет выявить хромосомную патологию развития плода. Рекомендуется сдавать тройной тест для более точной диагностики патологии развития плода.
Появление гонадотропного гормона человека в этом случае может говорить об опухоли яичников, легких, матки и многих других органов. Повышенный уровень ХГЧ может остаться после проведения аборта или в результате пузырного заноса. Анализ крови на ранних сроках позволяет выявить хромосомную патологию развития плода. Рекомендуется сдавать тройной тест для более точной диагностики патологии развития плода.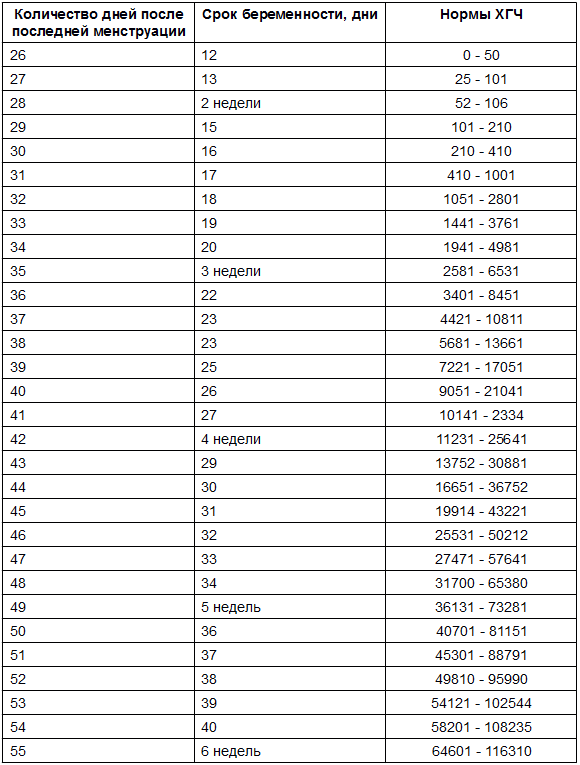 В то же время, хорионический гонадотропин человека отвечает за нормальное функционирование плаценты.
В то же время, хорионический гонадотропин человека отвечает за нормальное функционирование плаценты.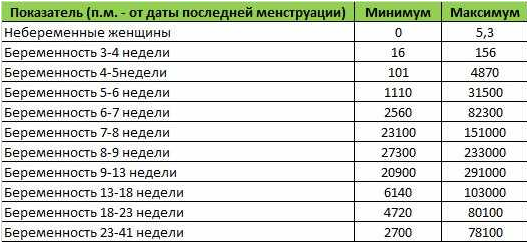 При первых признаках беременности следует обратиться в клинику для полного обследования, чтобы избежать тяжелых последствий. При внематочной — уровень гормона в крови пониженный. Его следует повторить через несколько дней, применяя другие методы диагностики. Несоответствие повышения уровня гормона и недели беременности говорит о патологии. Пониженный уровень может говорить о замершей беременности, о задержке развития плода, о гибели плода и внематочной беременности. Проверять уровень ХГЧ в моче при подозрении на внематочную беременность не рекомендуется, так как содержание гормона в моче всегда гораздо ниже, чем в крови.
При первых признаках беременности следует обратиться в клинику для полного обследования, чтобы избежать тяжелых последствий. При внематочной — уровень гормона в крови пониженный. Его следует повторить через несколько дней, применяя другие методы диагностики. Несоответствие повышения уровня гормона и недели беременности говорит о патологии. Пониженный уровень может говорить о замершей беременности, о задержке развития плода, о гибели плода и внематочной беременности. Проверять уровень ХГЧ в моче при подозрении на внематочную беременность не рекомендуется, так как содержание гормона в моче всегда гораздо ниже, чем в крови. Рекомендуется проводить анализ ХГЧ с повторением через несколько дней для более точного результата.
Рекомендуется проводить анализ ХГЧ с повторением через несколько дней для более точного результата. 
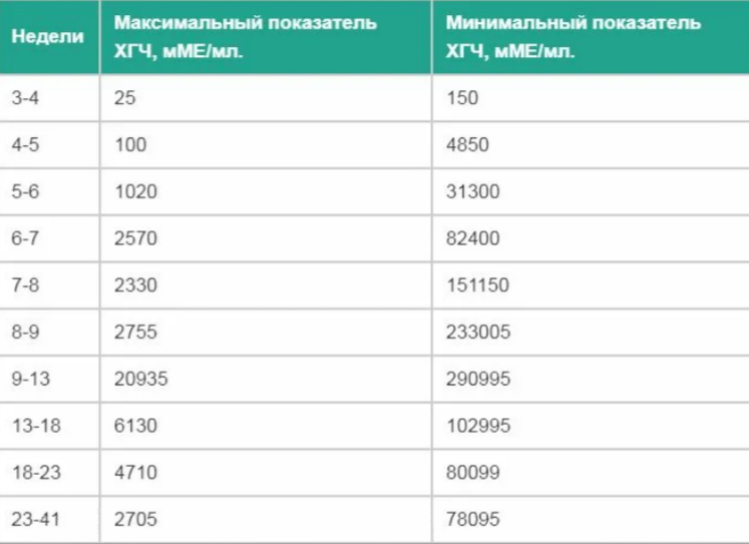 Показатель менее 25 МЕ не является опровержением либо подтверждением беременности, что требует проведения повторного исследования через 2-3 дня, так как ХГЧ отрицательный может быть, если анализ был выполнен слишком рано либо наступившая беременность является внематочной. В целях повышения достоверности результата, тест на ХГЧ рекомендуется проводить не ранее, чем через две недели после предполагаемого оплодотворения.
Показатель менее 25 МЕ не является опровержением либо подтверждением беременности, что требует проведения повторного исследования через 2-3 дня, так как ХГЧ отрицательный может быть, если анализ был выполнен слишком рано либо наступившая беременность является внематочной. В целях повышения достоверности результата, тест на ХГЧ рекомендуется проводить не ранее, чем через две недели после предполагаемого оплодотворения. Нормой ХГЧ (МоМ) является уровень гормона, колеблющийся от 0,45 до 2,5.
Нормой ХГЧ (МоМ) является уровень гормона, колеблющийся от 0,45 до 2,5.


 Небольшие количества ХГЧ вырабатываются гипофизом человека даже при отсутствии беременности. Этим объясняется тот факт, что в некоторых случаях очень низкие концентрации этого гормона определяются в крови небеременных женщин (в т.ч. у женщин в период менопаузы) и даже в крови мужчин.
Небольшие количества ХГЧ вырабатываются гипофизом человека даже при отсутствии беременности. Этим объясняется тот факт, что в некоторых случаях очень низкие концентрации этого гормона определяются в крови небеременных женщин (в т.ч. у женщин в период менопаузы) и даже в крови мужчин.
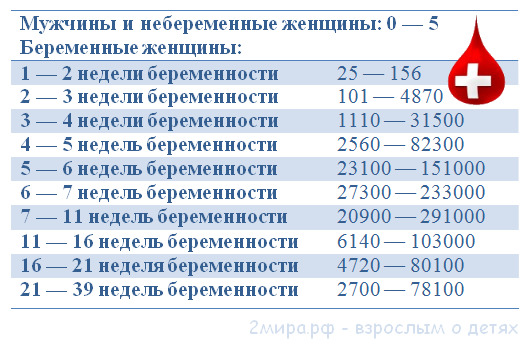 Уровень ХГЧ в один и тот же срок беременности может значительно отличаться у разных женщин. В связи с этим, одиночные измерения уровня ХГЧ являются малоинформативными. Для оценки процесса развития беременности важна динамика изменения концентрации ХГЧ в крови. При нормальном развитии беременности ХГЧ определяется в крови беременных женщин примерно с 8-11-14 дня после зачатия. Уровень ХГЧ быстро повышается и, начиная с 3 недели беременности, удваивается примерно каждые 2-3 дня. Увеличение концентрации ХГЧ в крови беременной женщины продолжается примерно до 11-12 недели беременности. Между 12 и 22 неделями беременности концентрация ХГЧ несколько снижается. С 22 недели и до родов концентрация ХГЧ в крови беременной женщины снова начинает увеличиваться, однако медленнее, чем в начале беременности.
Уровень ХГЧ в один и тот же срок беременности может значительно отличаться у разных женщин. В связи с этим, одиночные измерения уровня ХГЧ являются малоинформативными. Для оценки процесса развития беременности важна динамика изменения концентрации ХГЧ в крови. При нормальном развитии беременности ХГЧ определяется в крови беременных женщин примерно с 8-11-14 дня после зачатия. Уровень ХГЧ быстро повышается и, начиная с 3 недели беременности, удваивается примерно каждые 2-3 дня. Увеличение концентрации ХГЧ в крови беременной женщины продолжается примерно до 11-12 недели беременности. Между 12 и 22 неделями беременности концентрация ХГЧ несколько снижается. С 22 недели и до родов концентрация ХГЧ в крови беременной женщины снова начинает увеличиваться, однако медленнее, чем в начале беременности.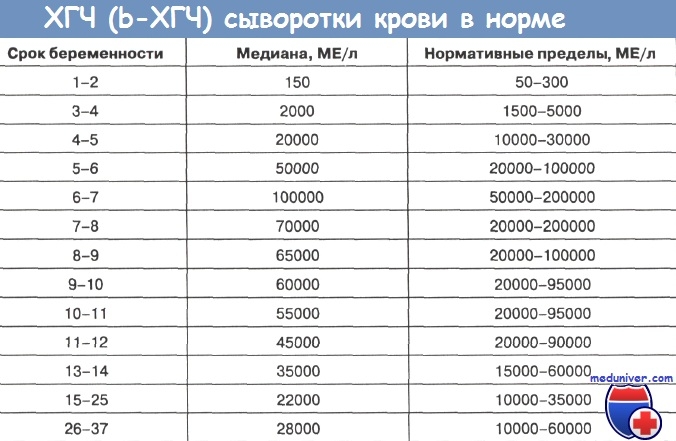 Кроме того, высокий уровень хорионического гонадотропина человека фиксируется в течение 4–5 дней после аборта и вследствие приема препаратов, содержащих ХГЧ. У вынашивающих ребенка заметно повышается уровень ХГЧ в результате:
Кроме того, высокий уровень хорионического гонадотропина человека фиксируется в течение 4–5 дней после аборта и вследствие приема препаратов, содержащих ХГЧ. У вынашивающих ребенка заметно повышается уровень ХГЧ в результате:

 И после подсадки единственной зиготы зачатие успешно состоялось.
И после подсадки единственной зиготы зачатие успешно состоялось.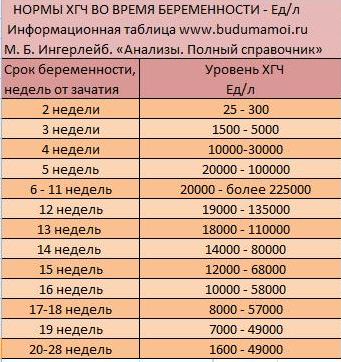
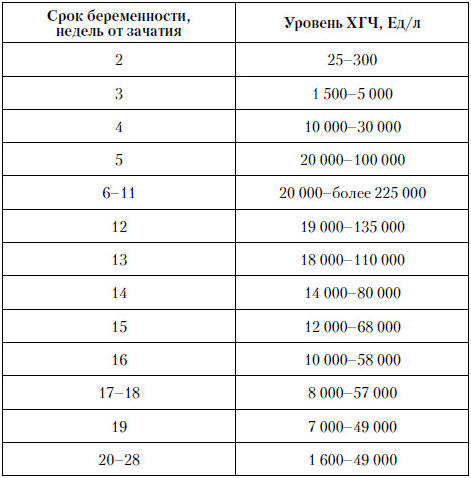 Если оно не выявляется, назначается процедура абортирования.
Если оно не выявляется, назначается процедура абортирования. Цистобласта внедряется в ворсистую ткань органа. Образование хориона сопровождается появлением небольшого количества ХГЧ. Уровень гонадотропина увеличивается медленно. Если во время обследования обнаруживается данная проблема, необходимо срочное ультразвуковое диагностирование. Позднее выявление внематочной беременности чревато разрывом трубы и потерей репродуктивной способности.
Цистобласта внедряется в ворсистую ткань органа. Образование хориона сопровождается появлением небольшого количества ХГЧ. Уровень гонадотропина увеличивается медленно. Если во время обследования обнаруживается данная проблема, необходимо срочное ультразвуковое диагностирование. Позднее выявление внематочной беременности чревато разрывом трубы и потерей репродуктивной способности. В этот же период врач проводит первое исследование сердцебиения плода. На экране не просматривается сердце. Также нет затемнения в полости плодного яйца. Для подтверждения диагноза нужно посетить специалиста несколько раз. Не следует торопиться с прерыванием беременности. Рекомендуется пройти повторный осмотр у другого врача.
В этот же период врач проводит первое исследование сердцебиения плода. На экране не просматривается сердце. Также нет затемнения в полости плодного яйца. Для подтверждения диагноза нужно посетить специалиста несколько раз. Не следует торопиться с прерыванием беременности. Рекомендуется пройти повторный осмотр у другого врача.
 Помните, что каждая беременность уникальна, поэтому вполне допустимы некоторые отклонения от общепринятых норм. Через три недели после того, как произошла подсадка, женщин обследуют на УЗИ. Аппаратная методика развеет все сомнения, определив количество развивающихся плодов.
Помните, что каждая беременность уникальна, поэтому вполне допустимы некоторые отклонения от общепринятых норм. Через три недели после того, как произошла подсадка, женщин обследуют на УЗИ. Аппаратная методика развеет все сомнения, определив количество развивающихся плодов. Под их влиянием эмбрион способен правильно развиваться и сохранять свою жизнеспособность.
Под их влиянием эмбрион способен правильно развиваться и сохранять свою жизнеспособность. Чем больше количество плодов, тем выше объем гормона.
Чем больше количество плодов, тем выше объем гормона.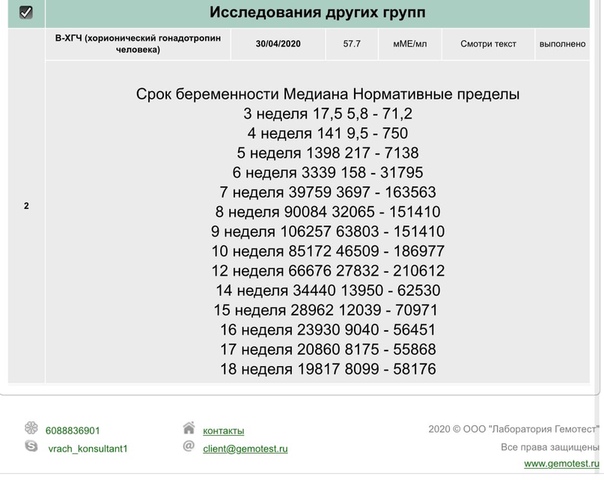

 Вареное мясо, рыба, крупы и молочные продукты должны стать основой ее рациона. Грамотно составленный распорядок дня и ежедневные прогулки на свежем воздухе помогут наслаждаться своим положением в ожидании «двойного» счастья.
Вареное мясо, рыба, крупы и молочные продукты должны стать основой ее рациона. Грамотно составленный распорядок дня и ежедневные прогулки на свежем воздухе помогут наслаждаться своим положением в ожидании «двойного» счастья. Данный способ больше используется в домашних условиях.
Данный способ больше используется в домашних условиях.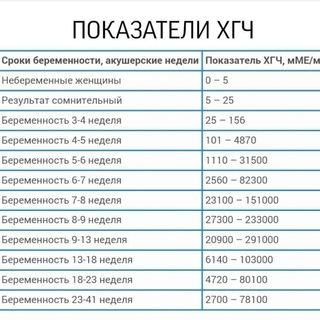
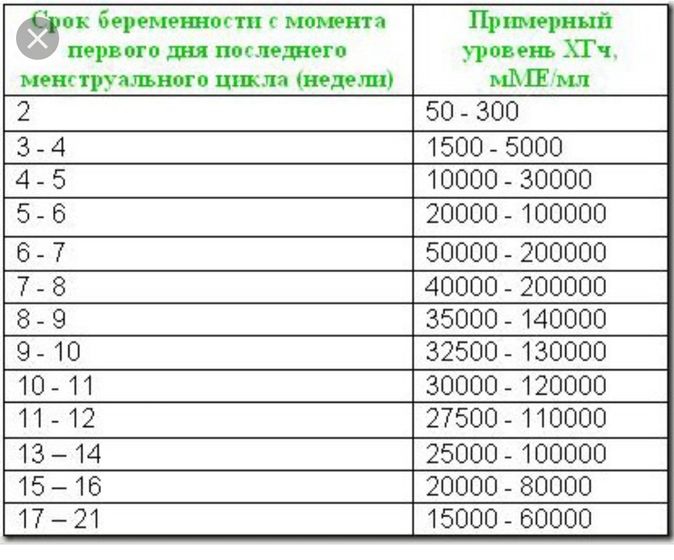
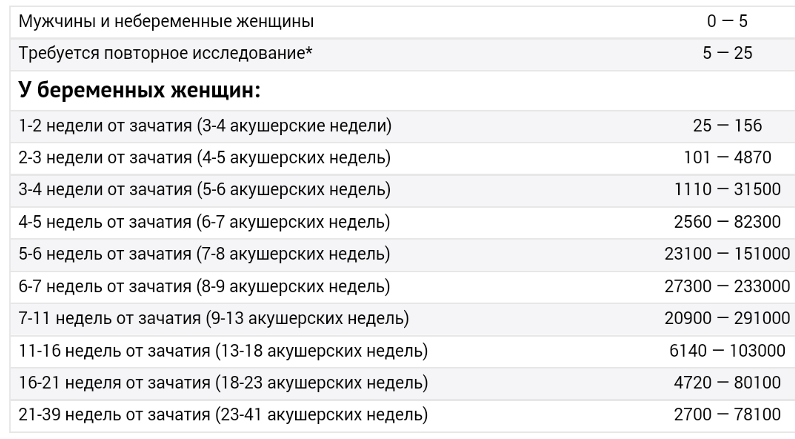 Для этого пациентке назначают курс приема специальных гормональных препаратов. Но возможны случаи, когда яйцеклетка одна и соответственно в матку трансплантируется один эмбрион (3-х или 5-ти дневный). Если вы хотите узнать подробнее о переносе эмбрионов у нас есть на эту тему отдельная статья.
Для этого пациентке назначают курс приема специальных гормональных препаратов. Но возможны случаи, когда яйцеклетка одна и соответственно в матку трансплантируется один эмбрион (3-х или 5-ти дневный). Если вы хотите узнать подробнее о переносе эмбрионов у нас есть на эту тему отдельная статья.
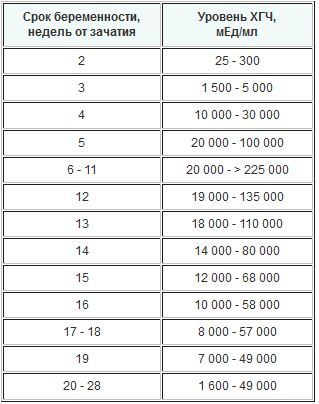 Оно целесообразно в тех случаях, когда во время начинающихся родов существует риск выраженной гипоксии плодов, которая приводит к развитию детского церебрального паралича в будущем.
Оно целесообразно в тех случаях, когда во время начинающихся родов существует риск выраженной гипоксии плодов, которая приводит к развитию детского церебрального паралича в будущем.
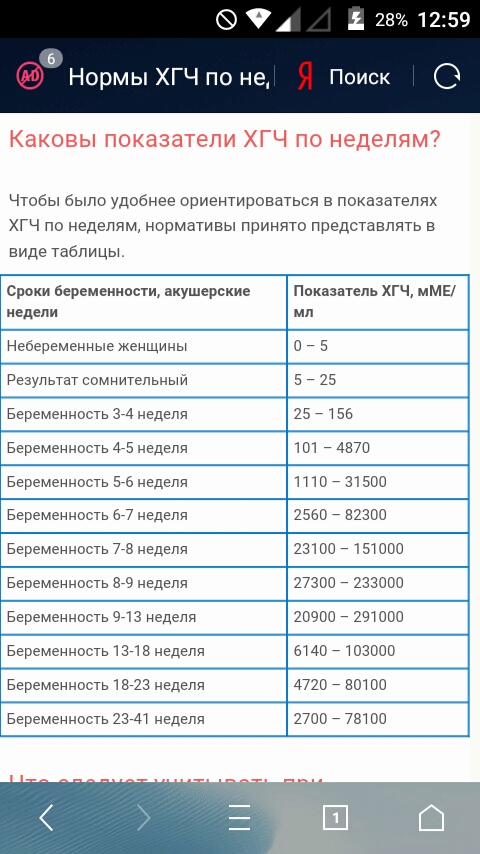 Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
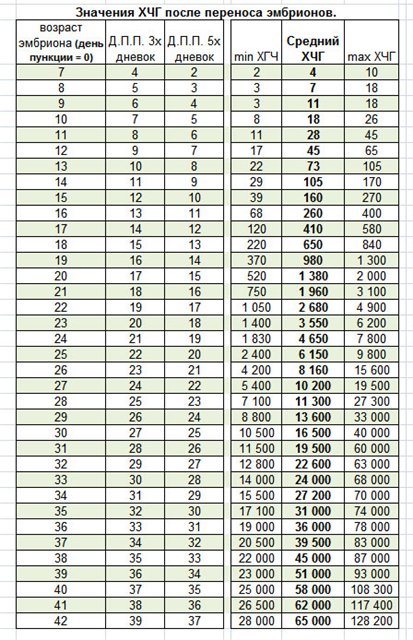 Уровень бета-ХГЧ крови уже на 6 — 8 день после зачатия позволяет диагностировать беременность (концентрация β-ХГЧ в моче достигает диагностического уровня на 1 — 2 дня позже, чем в сыворотке крови).
Уровень бета-ХГЧ крови уже на 6 — 8 день после зачатия позволяет диагностировать беременность (концентрация β-ХГЧ в моче достигает диагностического уровня на 1 — 2 дня позже, чем в сыворотке крови).
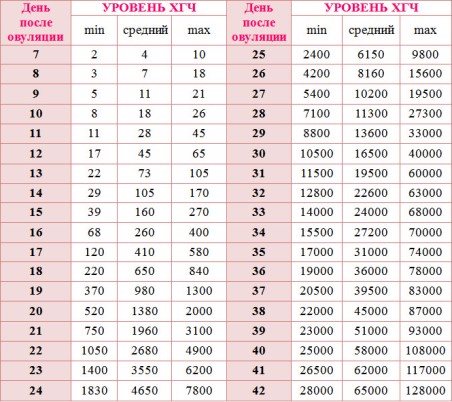

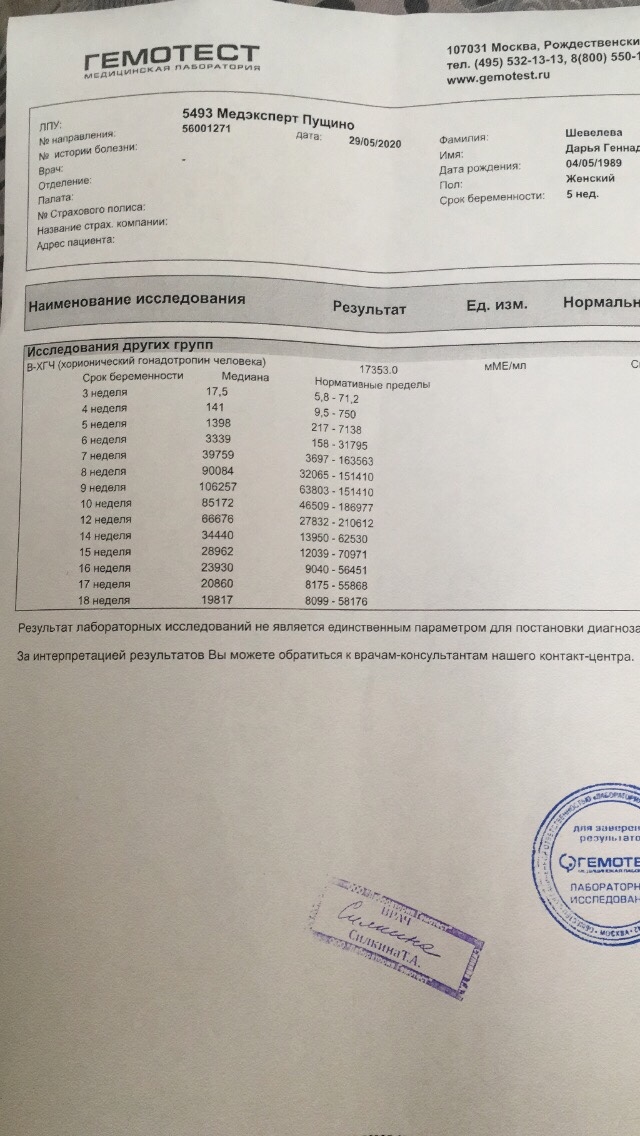
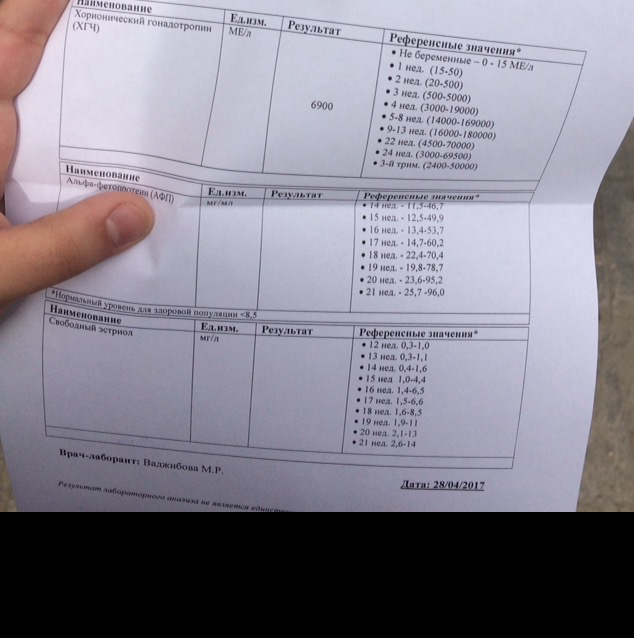
 Вам нужно будет пройти УЗИ, чтобы знать наверняка.)
Вам нужно будет пройти УЗИ, чтобы знать наверняка.)
 (Беременности, которые начинаются с более высокого исходного уровня ХГЧ, могут занять немного больше времени, чтобы удвоиться, но это не является признаком беспокойства во время беременности.)
(Беременности, которые начинаются с более высокого исходного уровня ХГЧ, могут занять немного больше времени, чтобы удвоиться, но это не является признаком беспокойства во время беременности.)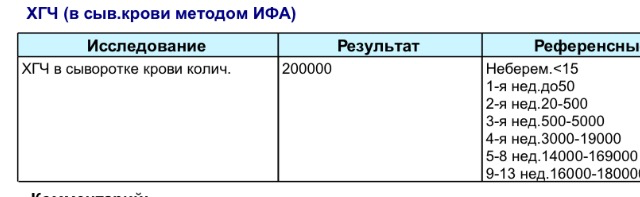
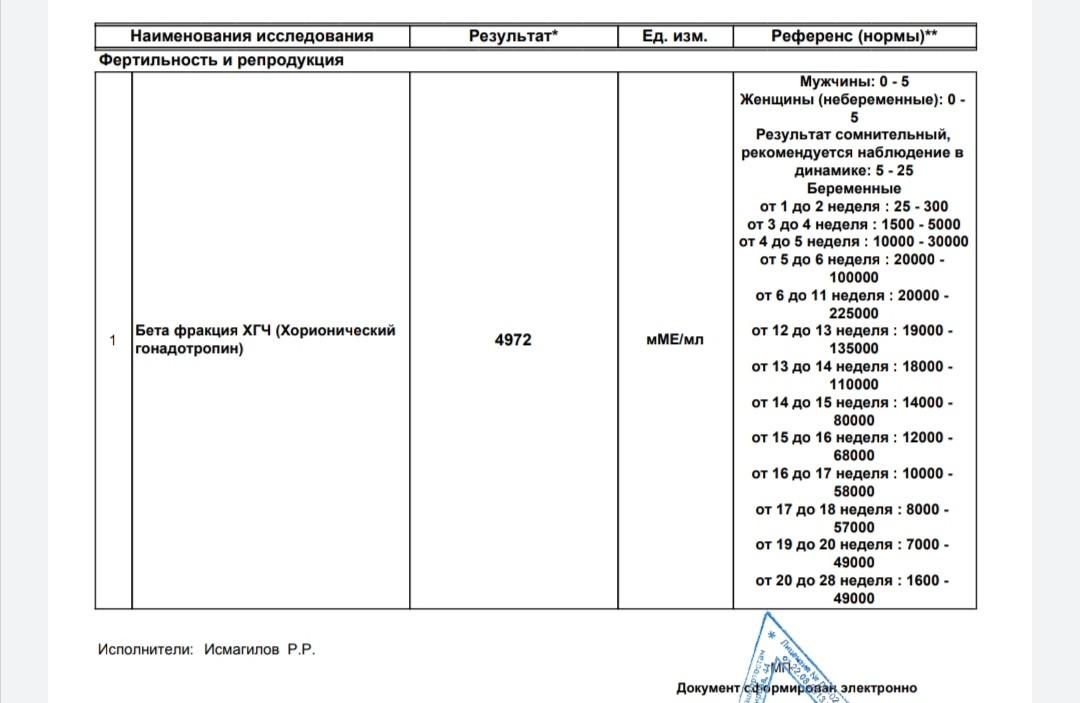 Если вы когда-либо проходили тест на беременность в магазине, думая, что, возможно, беременны, вы прошли тестирование на ХГЧ.
Если вы когда-либо проходили тест на беременность в магазине, думая, что, возможно, беременны, вы прошли тестирование на ХГЧ.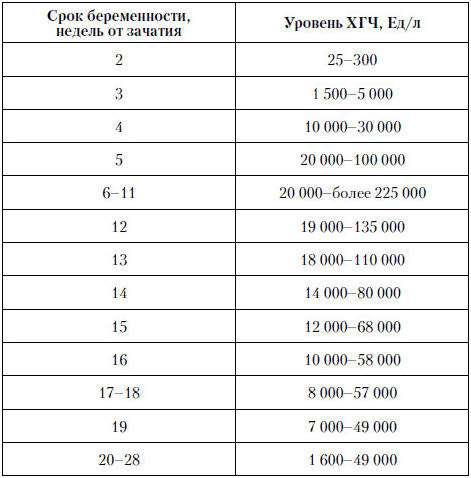 Хорошие новости: множественные заболевания можно определить с помощью УЗИ уже через 6 недель после зачатия!
Хорошие новости: множественные заболевания можно определить с помощью УЗИ уже через 6 недель после зачатия!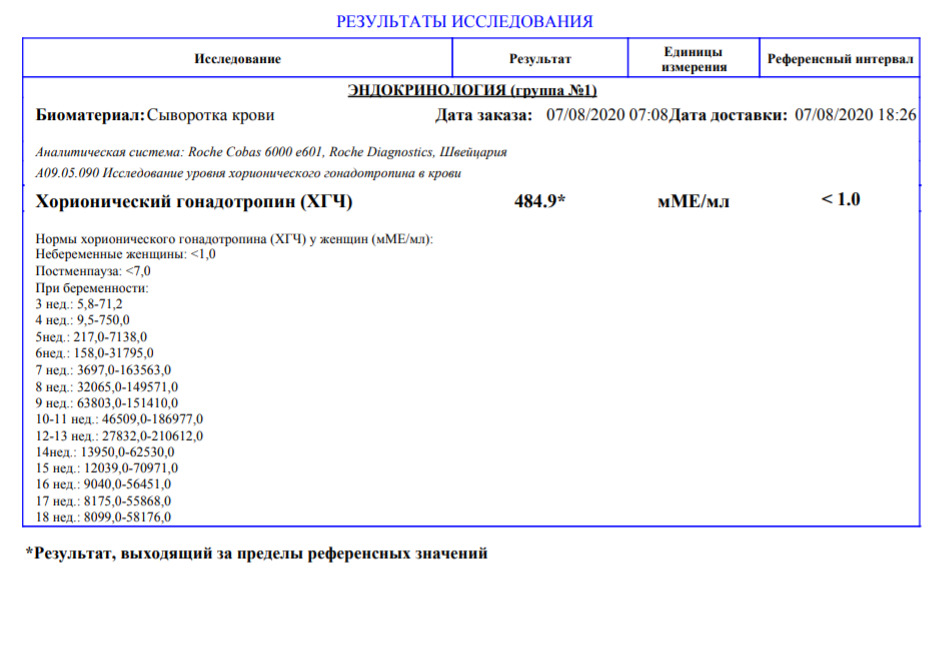

 — у каждой женщины уровень ХГЧ может повыситься по-разному. Значение имеет не обязательно уровень, а скорее его изменение.
— у каждой женщины уровень ХГЧ может повыситься по-разному. Значение имеет не обязательно уровень, а скорее его изменение. 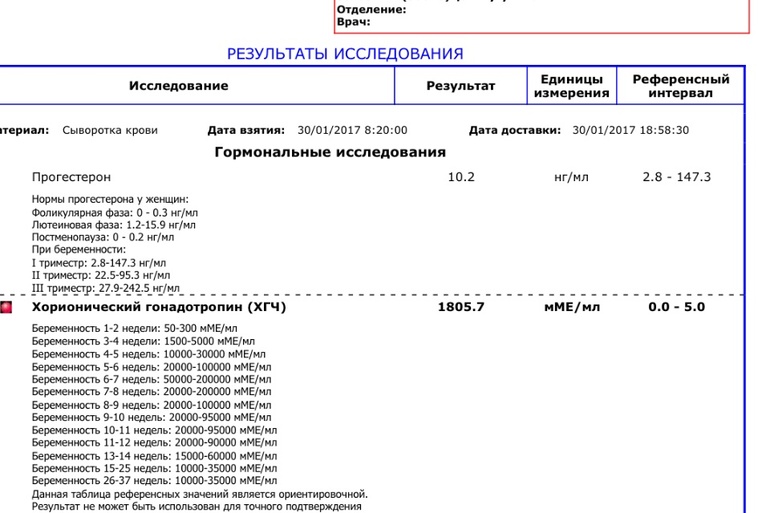

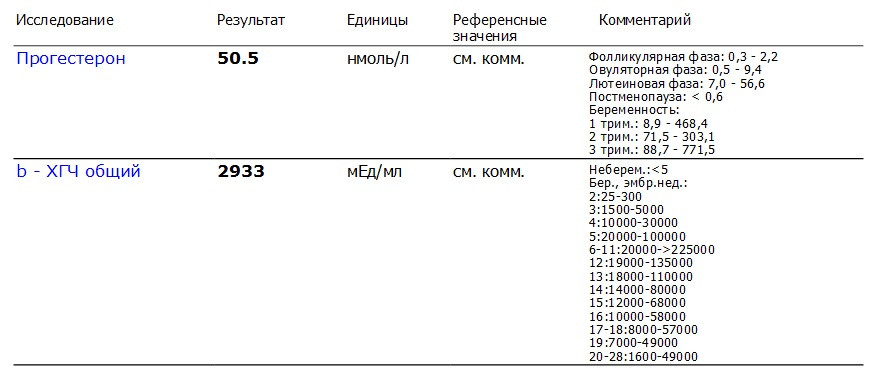
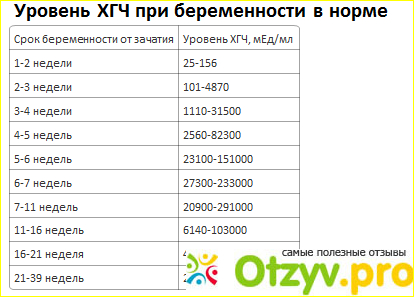 Эти гормоны работают вместе для утолщения слизистой оболочки матки, которая поддерживает ребенка во время беременности.
Эти гормоны работают вместе для утолщения слизистой оболочки матки, которая поддерживает ребенка во время беременности. Так как уровень гормона может колебаться перед менструацией, лучше делать анализ после того, как менструация пропустила.
Так как уровень гормона может колебаться перед менструацией, лучше делать анализ после того, как менструация пропустила. Его необходимо лечить немедленно, поскольку маточные трубы не предназначены для удержания растущего эмбриона.
Его необходимо лечить немедленно, поскольку маточные трубы не предназначены для удержания растущего эмбриона. В случаях, когда человек не может определить дату овуляции, лучше всего выполнить любой из этих тестов через 10 дней после пропущенного менструального цикла.
В случаях, когда человек не может определить дату овуляции, лучше всего выполнить любой из этих тестов через 10 дней после пропущенного менструального цикла.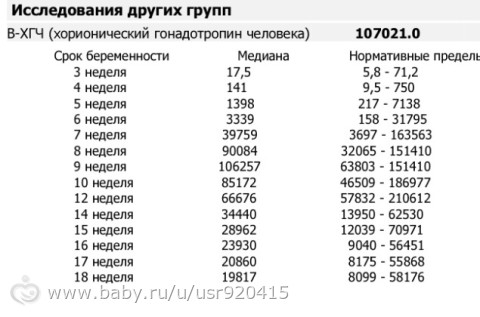
 Он увеличивается примерно вдвое каждые 2-3 дня.
Он увеличивается примерно вдвое каждые 2-3 дня. Также распространено ультразвуковое обследование, когда есть сомнения относительно уровня ХГЧ. Это может помочь в оценке и установлении возраста и роста плода, поскольку уровни ХГЧ в крови подвержены колебаниям. Трансвагинальное сканирование очень распространено, поскольку оно более точное, чем сканирование брюшной полости.
Также распространено ультразвуковое обследование, когда есть сомнения относительно уровня ХГЧ. Это может помочь в оценке и установлении возраста и роста плода, поскольку уровни ХГЧ в крови подвержены колебаниям. Трансвагинальное сканирование очень распространено, поскольку оно более точное, чем сканирование брюшной полости. В случае двойни, тройни и более (что обычно наблюдается у пожилых женщин) уровень ХГЧ может быть в два или три раза выше по сравнению с нормальным уровнем во время одноплодной беременности.
В случае двойни, тройни и более (что обычно наблюдается у пожилых женщин) уровень ХГЧ может быть в два или три раза выше по сравнению с нормальным уровнем во время одноплодной беременности.

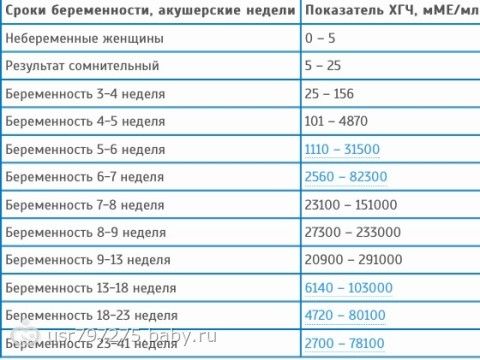
 Это нормально и может напоминать кровянистые выделения или световой период.
Это нормально и может напоминать кровянистые выделения или световой период. Это может произойти из-за того, что на очень ранних сроках беременности уровень ХГЧ может быть настолько низким, что домашний тест на беременность может оказаться недостаточно чувствительным, чтобы определить уровень гормона.
Это может произойти из-за того, что на очень ранних сроках беременности уровень ХГЧ может быть настолько низким, что домашний тест на беременность может оказаться недостаточно чувствительным, чтобы определить уровень гормона.
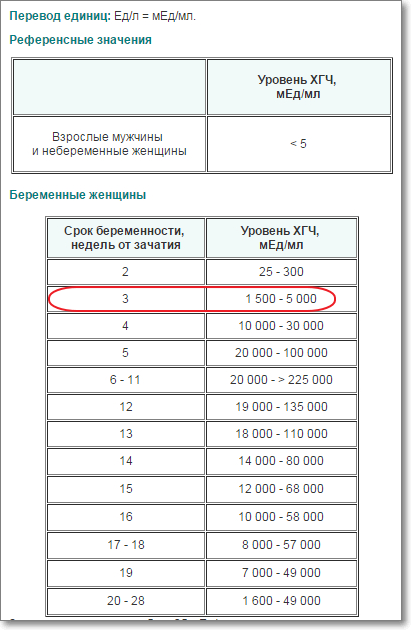
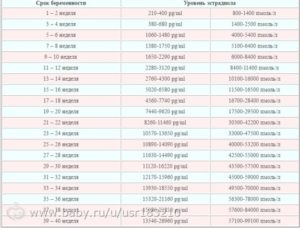
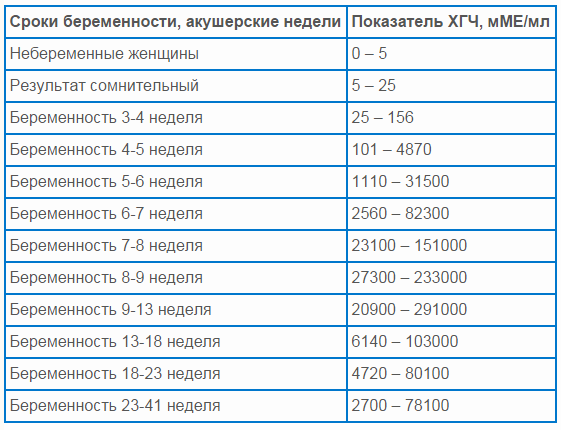
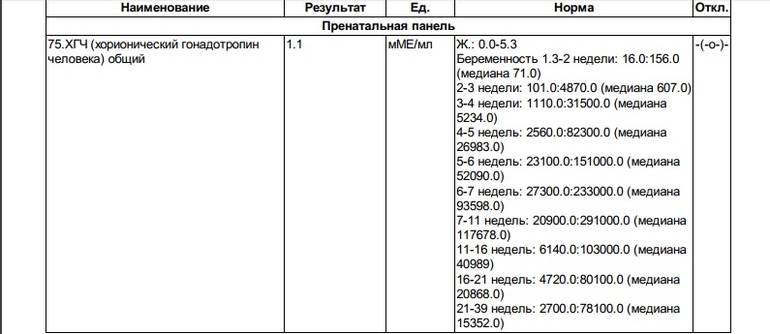


 см, состояние беременности лучше всего можно подтвердить с помощью сонограммы, подтверждающей наличие сердцебиения плода. Как только наблюдается сердцебиение плода, уровни ХГЧ мало что говорят вам о жизнеспособности беременности.
см, состояние беременности лучше всего можно подтвердить с помощью сонограммы, подтверждающей наличие сердцебиения плода. Как только наблюдается сердцебиение плода, уровни ХГЧ мало что говорят вам о жизнеспособности беременности. Однако существует множество ограничений на серийную оценку титров ХГЧ, и титры никогда не должны использоваться исключительно для замены клинической оценки, основанной на симптомах или признаках.
Однако существует множество ограничений на серийную оценку титров ХГЧ, и титры никогда не должны использоваться исключительно для замены клинической оценки, основанной на симптомах или признаках.
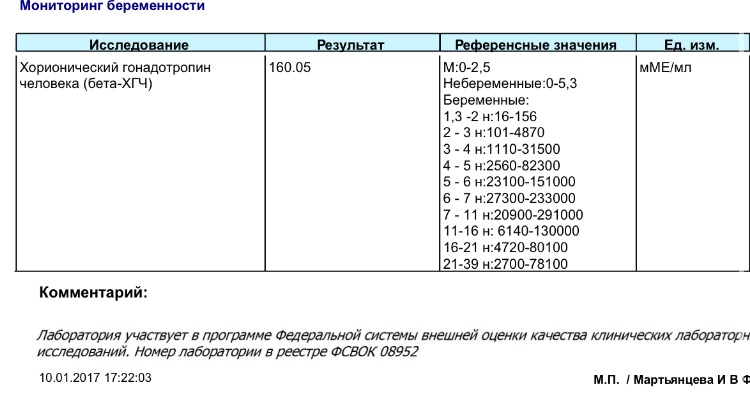 После обнаружения сердцебиения плода не рекомендуется проверять жизнеспособность беременности с помощью уровня ХГЧ.
После обнаружения сердцебиения плода не рекомендуется проверять жизнеспособность беременности с помощью уровня ХГЧ.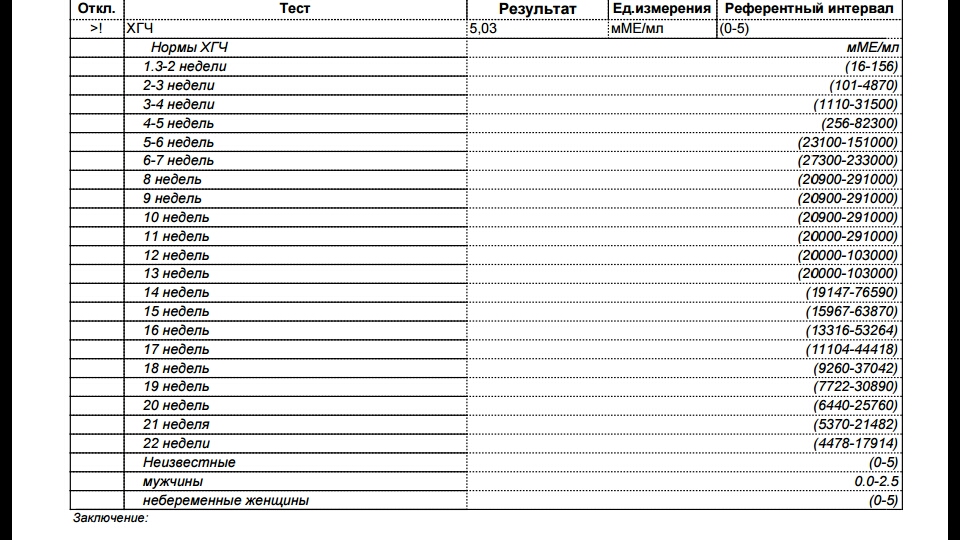


 Но при регулярных лабораторных тестах на ХГЧ обычно обнаруживается достаточный уровень ХГЧ уже через 2-3 дня после имплантации.
Но при регулярных лабораторных тестах на ХГЧ обычно обнаруживается достаточный уровень ХГЧ уже через 2-3 дня после имплантации.

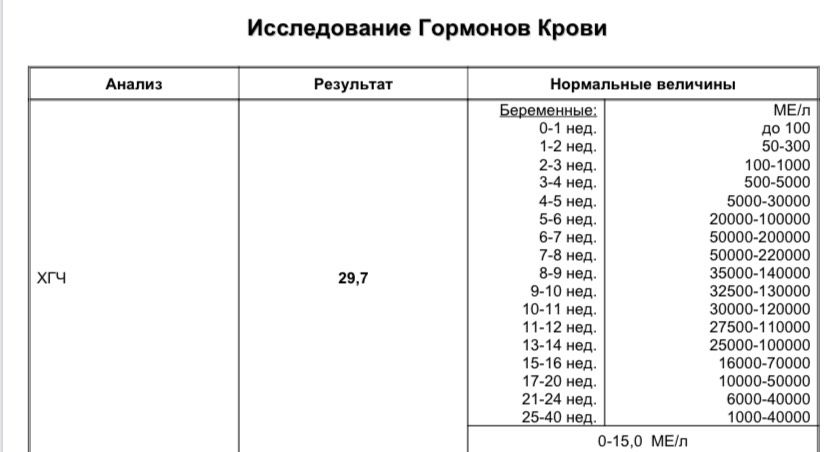 Это может дать ложноположительный результат теста на беременность.
Это может дать ложноположительный результат теста на беременность.
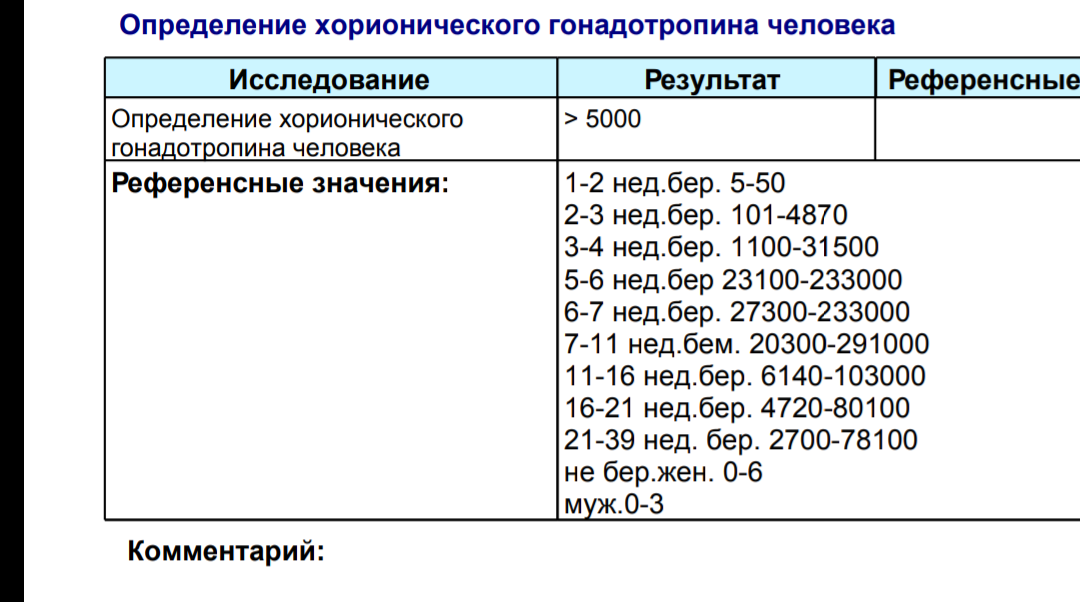 Пациенты с симптомами с ранней жизнеспособной внутриутробной беременностью: новое определение кривых ХГЧ. Obstet Gynecol 2004; 104: 50.
Пациенты с симптомами с ранней жизнеспособной внутриутробной беременностью: новое определение кривых ХГЧ. Obstet Gynecol 2004; 104: 50.  Obstet Gynecol 1981; 58: 156.
Obstet Gynecol 1981; 58: 156. 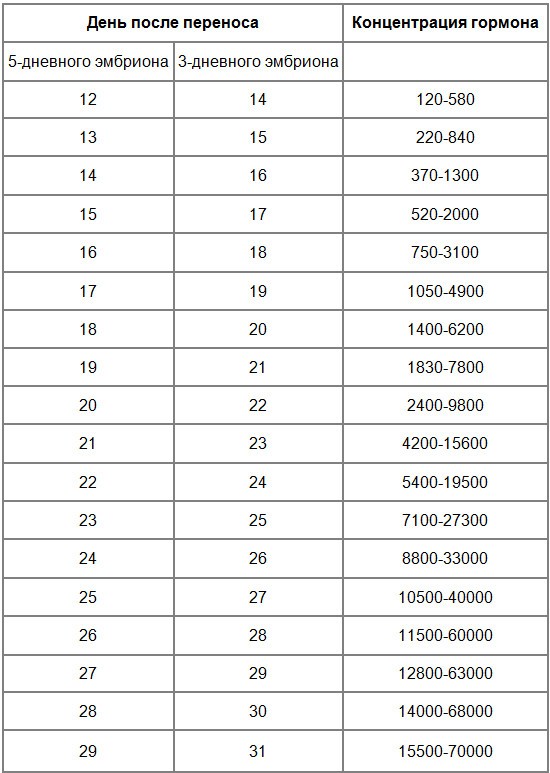 Единственное, что сейчас можно сказать наверняка, это то, что вы беременны.
Единственное, что сейчас можно сказать наверняка, это то, что вы беременны.
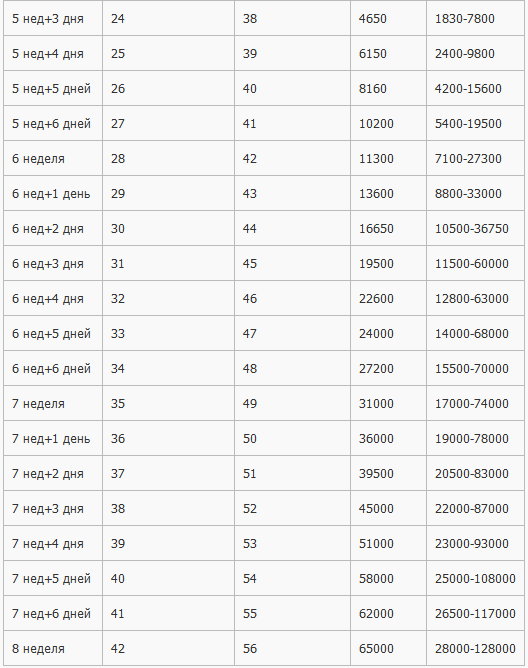
 Анализ мочи, те палочки для теста на беременность, которые вы покупаете в аптеке, может определить ХГЧ примерно через 12–14 дней после зачатия.
Анализ мочи, те палочки для теста на беременность, которые вы покупаете в аптеке, может определить ХГЧ примерно через 12–14 дней после зачатия.
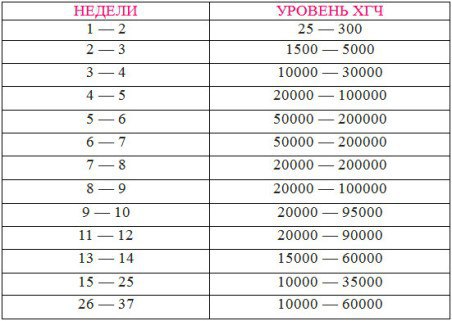

 Пульс может быть высоким или низким. Существует определенная норма по возрастам у женщин. На показатели пульса могут влиять физические нагрузки.
Пульс может быть высоким или низким. Существует определенная норма по возрастам у женщин. На показатели пульса могут влиять физические нагрузки.













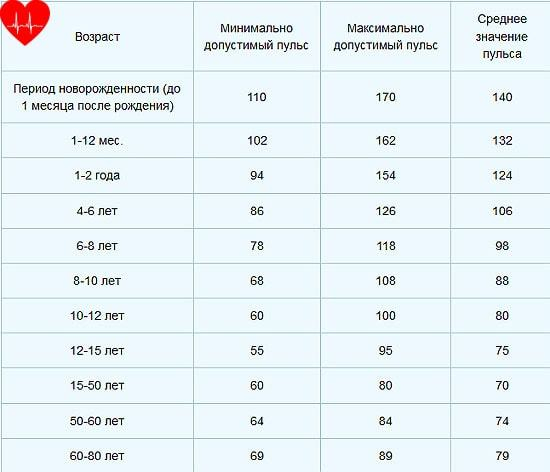 Прием антикоагулянтов может снизить этот риск. Если у вас появятся какие-либо новые симптомы или вы подозреваете, что у вас нерегулярный пульс, сообщите об этом своему врачу.
Прием антикоагулянтов может снизить этот риск. Если у вас появятся какие-либо новые симптомы или вы подозреваете, что у вас нерегулярный пульс, сообщите об этом своему врачу.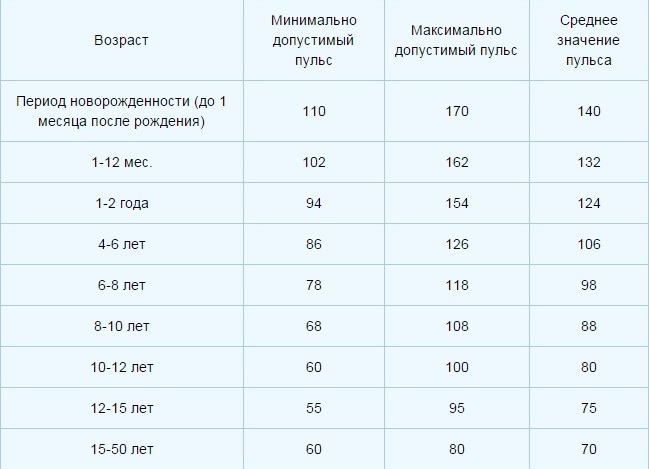 Макнайт, доктор медицинских наук, врач семейной медицины и доцент Техасского медицинского колледжа A&M.
Макнайт, доктор медицинских наук, врач семейной медицины и доцент Техасского медицинского колледжа A&M.
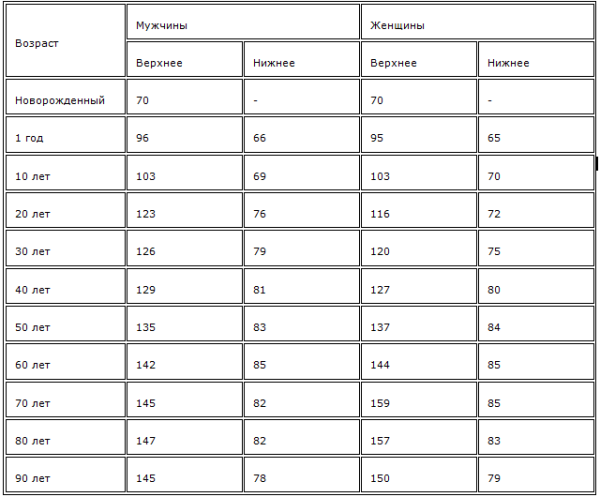 Вкратце: он может сказать вам, слишком ли вы толкаете вас или слишком мало.
Вкратце: он может сказать вам, слишком ли вы толкаете вас или слишком мало.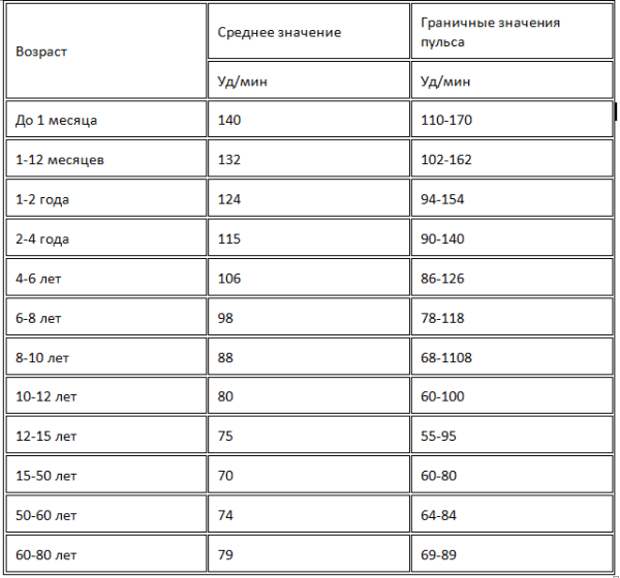 Иногда это чувствуется ушами или грудью, когда лежишь. Ваше сердцебиение может ощущаться:
Иногда это чувствуется ушами или грудью, когда лежишь. Ваше сердцебиение может ощущаться:
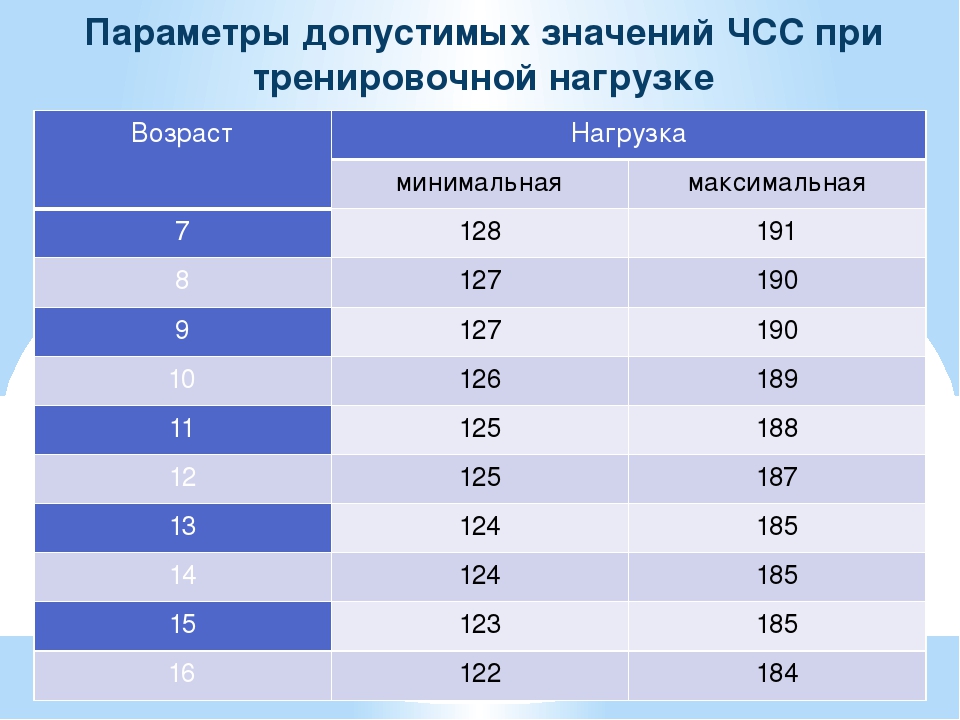
 Более низкая частота пульса в состоянии покоя, как правило, означает, что ваше сердце здоровое и находится в хорошем состоянии — оно может перекачивать больше крови с каждым сокращением, и ему не нужно работать так усердно, чтобы поддерживать устойчивый ритм. У спортсмена или более активного человека частота пульса в состоянии покоя может составлять всего 40 ударов в минуту. У детей частота пульса в состоянии покоя обычно выше, чем у взрослых.
Более низкая частота пульса в состоянии покоя, как правило, означает, что ваше сердце здоровое и находится в хорошем состоянии — оно может перекачивать больше крови с каждым сокращением, и ему не нужно работать так усердно, чтобы поддерживать устойчивый ритм. У спортсмена или более активного человека частота пульса в состоянии покоя может составлять всего 40 ударов в минуту. У детей частота пульса в состоянии покоя обычно выше, чем у взрослых.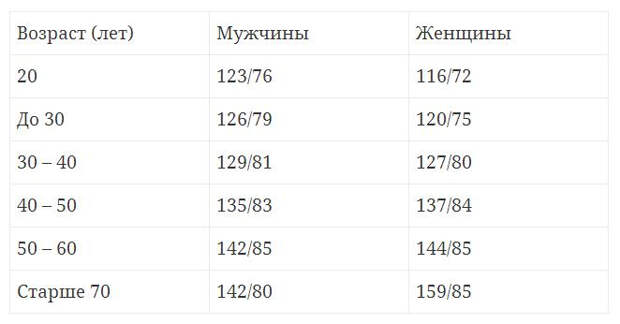
 Иногда, когда вы стоите в течение первых 15-20 секунд, ваш пульс может немного учащаться, но через пару минут он должен стабилизироваться.
Иногда, когда вы стоите в течение первых 15-20 секунд, ваш пульс может немного учащаться, но через пару минут он должен стабилизироваться.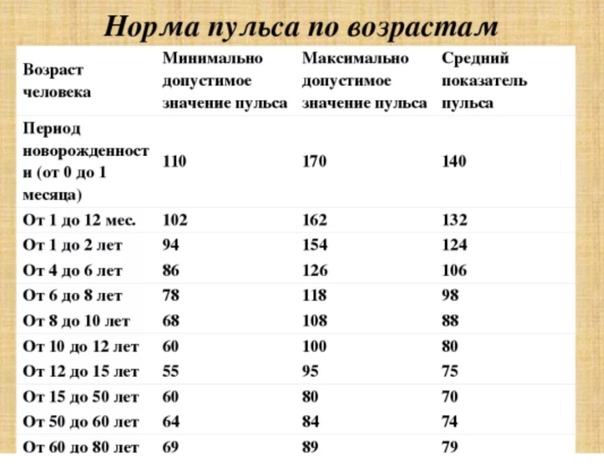

 Поскольку они уже знают свою обычную RHR, они могут отслеживать ее и видеть, когда она вернется в норму (иногда через день или более после тренировки или мероприятия).
Поскольку они уже знают свою обычную RHR, они могут отслеживать ее и видеть, когда она вернется в норму (иногда через день или более после тренировки или мероприятия).


 Это поможет вам определить, не является ли какое-либо одно показание неточным.
Это поможет вам определить, не является ли какое-либо одно показание неточным. email}}, за регистрацию.
email}}, за регистрацию. Все о частоте сердечных сокращений (пульс).
Все о частоте сердечных сокращений (пульс).


 Пульс можно найти во многих места на теле, где артерии подходят близко к поверхности. Наиболее распространенные: на запястье, шее. Поместите пальцы на место пульсации и подсчитайте удары за 15 секунд, наблюдая за секундной стрелкой часов. Затем умножьте это число на четыре, чтобы получить частоту сердечных сокращений (ЧСС).
Пульс можно найти во многих места на теле, где артерии подходят близко к поверхности. Наиболее распространенные: на запястье, шее. Поместите пальцы на место пульсации и подсчитайте удары за 15 секунд, наблюдая за секундной стрелкой часов. Затем умножьте это число на четыре, чтобы получить частоту сердечных сокращений (ЧСС).





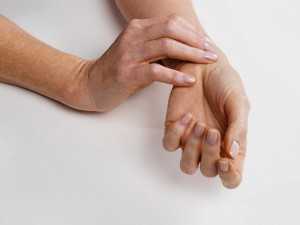



 Кровь, взятая из вены, помещается в особый резервуар и разделяется на 2 слоя с помощью добавления вещества, препятствующему сворачиванию. Наверх выходит прозрачная плазма, а внизу оседают эритроциты. В средней части резервуара находится шкала, как раз на границе плазмы и эритроцитов, которая и показывает скорость их оседания, измеряемую в миллиметрах в час.
Кровь, взятая из вены, помещается в особый резервуар и разделяется на 2 слоя с помощью добавления вещества, препятствующему сворачиванию. Наверх выходит прозрачная плазма, а внизу оседают эритроциты. В средней части резервуара находится шкала, как раз на границе плазмы и эритроцитов, которая и показывает скорость их оседания, измеряемую в миллиметрах в час.


 Норма значения СОЭ для детей, мужчин и женщин является разной. Результат высокочувствительного неспецифического теста поможет выявить, есть в организме воспаление или нет. Однако причину недомогания этот показатель не укажет.
Норма значения СОЭ для детей, мужчин и женщин является разной. Результат высокочувствительного неспецифического теста поможет выявить, есть в организме воспаление или нет. Однако причину недомогания этот показатель не укажет.





 Частый пульс при нормальном давлении наблюдается у каждого человека после высокой физической нагрузки или эмоционального переживания.
Частый пульс при нормальном давлении наблюдается у каждого человека после высокой физической нагрузки или эмоционального переживания. В зависимости от величины высокого пульса у человека выделяют несколько видов тахикардии. Физиологическая форма заболевания возникает на фоне чрезмерной кардио нагрузки.
В зависимости от величины высокого пульса у человека выделяют несколько видов тахикардии. Физиологическая форма заболевания возникает на фоне чрезмерной кардио нагрузки. В случае патологического состояния сбить высокий пульс необходимо быстро. Способ напрямую зависит от причин, которые спровоцировали данное негативное состояние.
В случае патологического состояния сбить высокий пульс необходимо быстро. Способ напрямую зависит от причин, которые спровоцировали данное негативное состояние. Проинструктировать, что делать в ситуации с высоким ритмом может только лечащий врач. Пациент не должен заниматься самолечением.
Проинструктировать, что делать в ситуации с высоким ритмом может только лечащий врач. Пациент не должен заниматься самолечением. Проблему не допускается игнорировать. Посредством использования народной медицины от нее невозможно избавиться.
Проблему не допускается игнорировать. Посредством использования народной медицины от нее невозможно избавиться.
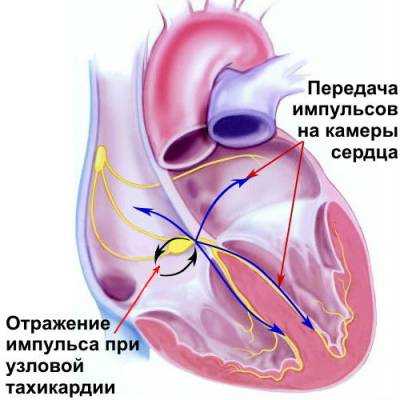








 Боль в груди-симптом характерный для многих заболеваний,не только для ССС-мы.
Боль в груди-симптом характерный для многих заболеваний,не только для ССС-мы. Мята влияет на холодовые рецепторы,где рефлекторно расширяются сосуды внутренних органов и этим объясняется облегчение болей при использывании ее.
Мята влияет на холодовые рецепторы,где рефлекторно расширяются сосуды внутренних органов и этим объясняется облегчение болей при использывании ее.



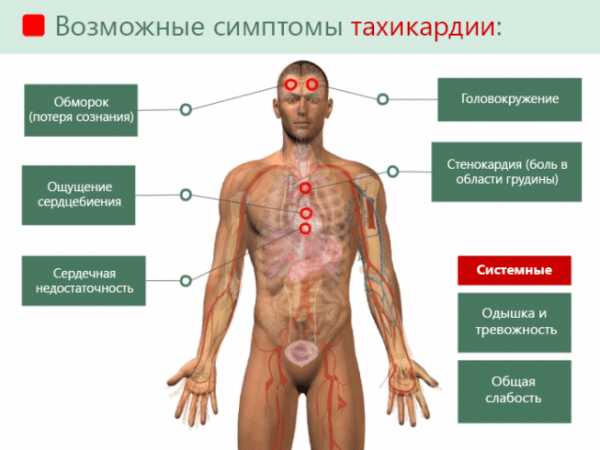

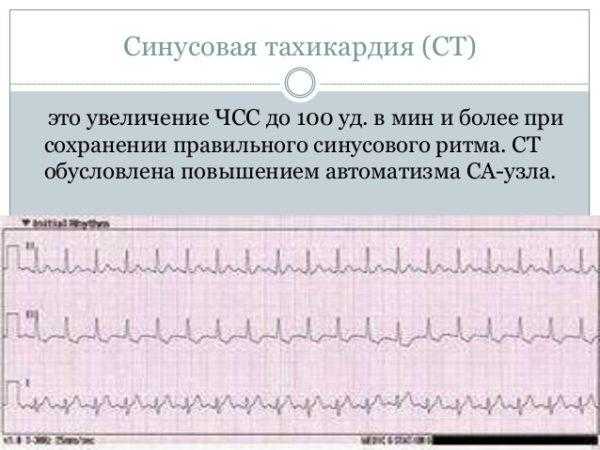
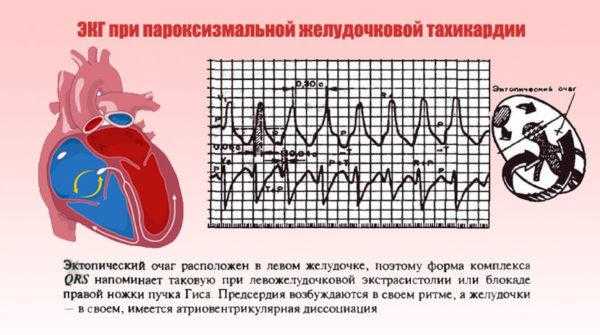






 Частое сердцебиение. Как успокоить сердце. Жить здорово! (27.11.2015)
Частое сердцебиение. Как успокоить сердце. Жить здорово! (27.11.2015)