Повышен прямой и непрямой билирубин: что это значит?
Обмен желчных пигментов
Откуда же в организме появляется это соединение? Когда заканчивается срок службы эритроцита, он должен разрушиться, а гемоглобин из него – утилизироваться. Гемоглобин – это сложный белок, состоящий из атома железа (гема) и белковой части (глобина). Под действием нескольких ферментов он подвергается сложному превращению в клетках селезенки – сначала отщепляется атом железа, чтобы его можно было вновь использовать для нужд организма, а затем глобин изменяется до биливердина и билирубина. Такой билирубин называется свободным, несвязанным или непрямым (так как дает непрямую реакцию с реактивом Эрлиха).
Непрямой билирубин не растворяется в воде, поэтому не может быть отфильтрован почками и выведен из организма с мочой. Он хорошо проникает через гематоэнцефалический барьер (особая мембрана, отделяющая кровеносные сосуды от нервной ткани) и токсичен для головного мозга. При повышении его уровня до 300 мкмоль/л и выше наблюдается поражение особых структур – ядерная желтуха. В крови непрямой билирубин связывается специальными белками-альбуминами, что снижает его токсичность.
Циркулирующий в крови комплекс с альбумином улавливается клетками печени – гепатоцитами. С их помощью молекула билирубина отделяется и связывается с глюкуроновой кислотой, превращаясь в билирубиндиглюкуронид. Такой билирубин называется связанным или прямым. Эта форма транспортируется в желчь и в её составе попадает в двенадцатиперстную кишку. Часть соединения выводится в окисленном виде с каловыми массами, а часть всасывается через кишечную стенку и повторно оказывается в крови. Прямой билирубин не токсичен, хорошо растворяется в воде, поэтому в несколько измененном виде (уробилин, уробилиноген) выводится с мочой.
Причины неблагополучия
В сыворотке крови здорового человека есть и прямой, и непрямой билирубин. Их сумма должна составлять 8 – 20,5 мкмоль/л, причем прямой билирубин составляет 25%, а непрямой – 75%. Вследствие тех или иных заболеваний в организме может нарушаться образование, превращение и выведение этого желчного пигмента. Превышение его допустимого уровня в крови и, следовательно, в тканях вызывает их окрашивание в желтушный цвет. Возможны три вида желтухи:
- Гемолитическая (надпеченочная) вызвана массивным разрушением эритроцитов и высвобождением большого количества гемоглобина. В крови оказывается избыток непрямого билирубина, так как печень не успевает его утилизировать. При этом не повышен прямой билирубин.
- Печеночная объясняется воспалительным повреждением гепатоцитов – гепатитом. Чаще всего это состояние вызвано вирусами, но также возможно бактериальное поражение (бледная спирохета), паразитарные болезни (эхинококк, лямблии), токсический гепатит (тяжелые металлы, лекарственные препараты). Клетки вследствие воспаления не способны утилизировать непрямой билирубин с должной скоростью, поэтому его уровень в крови растет. Гепатоциты увеличиваются в размере и не могут отдавать прямой билирубин в желчные ходы, в таком случае он подвергается обратному всасыванию в кровь, что вызывает повышение прямого билирубина.
- Механическая (подпеченочная) желтуха вызвана перекрытием желчного протока каким-либо препятствием (камнем, опухолью и др.). Давление желчи в замкнутом пространстве желчных путей повышается, и запускается механизм обратного всасывания прямого билирубина из желчи в кровеносное русло. Непрямой билирубин при этом также выше нормативных показателей, т.к. гепатоциты не могут в этих условиях по-прежнему эффективно связывать свободный билирубин.
Повышение уровня прямого и непрямого билирубина – что это значит?
Очевидно, что по одному лишь биохимическому анализу крови нельзя установить точный диагноз. Если в анализах обнаружено повышение, понадобятся консультации специалистов:
- терапевта;
- инфекциониста;
- гастроэнтеролога.
В крупных городах представлены и более узкие специалисты – гепатологи. Врач проведет осмотр и назначит необходимые обследования для уточнения диагноза. Среди них могут быть:
- общий анализ крови;
- общий анализ мочи;
- развернутый биохимический анализ крови;
- общий анализ кала;
- анализ крови на вирусные гепатиты;
- анализ на антитела к эхинококку и лямблиям;
- УЗИ органов брюшной полости;
- ФЭГДС (фиброэзофагогастродуоденоскопия).
К тем же специалистам стоит обратиться, если появилась желтизна кожи, глаз или слизистых оболочек (например, десен и внутренней стороны щек). Обязательно сообщите врачу, если отметили изменение цвета физиологических отправлений: при многих болезнях печени и желчевыводящих путей наблюдается потемнение мочи («цвет темного пива») и обесцвечивание кала.
Вспомните, какие лекарственные препараты вы принимали, как долго и в какой дозировке. Обратите внимание на наличие кровоподтеков и синяков на коже, периодические боли в животе, проблемы со сном. Все это поможет доктору поставить максимально точный диагноз и подобрать правильное лечение. Повышение прямого и непрямого билирубина – далеко не окончательный диагноз. Это состояние, которое требует подробного обследования. Причиной может быть заболевание печени, желчнокаменная болезнь, онкологические проблемы в брюшной полости или другие факторы.
kardioportal.ru
Билирубин прямой повышен: основные причины и лечение
Одним из основных направлений комплексного биохимического анализа крови является определение уровня билирубина, как прямого, так и непрямого. Так как билирубин считается веществом, которое должно постоянно циркулировать в организме обменными путями, то любые отклонения от установленной количественной нормы могут свидетельствовать о серьёзных дисфункциях и расстройствах.
Биохимический анализ крови направлен на определение уровня непрямого билирубина – того, что не прошёл фильтрацию и коррекцию – и прямого, который подвергся обезвреживанию. Высчитывается также и показатель общего билирубина, состоящего из совокупности первого и второго.
Наиболее опасной для здоровья, по мнению медиков, считается повышенная концентрация прямого билирубина. Патологических отклонений, при которых у пациента повышен прямой билирубин, медицина диагностирует немало.
Общепринятые нормы показателей
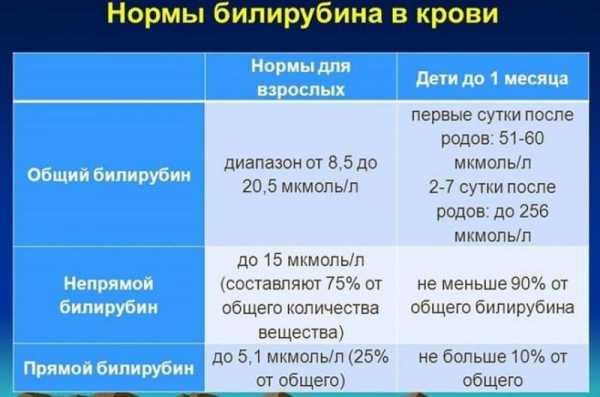
Установленные допустимые показатели вещества в крови варьируются в зависимости от возрастной категории пациентов. Наиболее высокие цифры фиксируются у малышей первых двух недель жизни.

В этом возрасте допустимый общий показатель достигает 210 мкмоль/л (соответственно прямой – до 12,4 мкмоль/л). Такие объемы вещества у грудничка связаны, прежде всего с проходящей адаптацией желудочно-кишечного тракта к перевариванию и усвоению пищи.
Для детей возрастной категории от одного месяца до 14 лет нормальным считается анализ, показывающий концентрацию билирубина в пределах до 20,4 мкмоль/л (соответственно прямой – до 5, 1 мкмоль/л). Пациенты взрослой категории, в свою очередь, могут не беспокоиться, если биохимический анализ крови показывает концентрацию общего билирубина в пределах до 20,5 мкмоль/л (соответственно прямого – до 5, 1 мкмоль/л).
Совет! Отклонения от принятых норм считаются следствием патологических процессов, а, значит, и приводят к комплексным дисфункциональным расстройствам.
Последствия повышения билирубина
Билирубин, по мнению медицинских работников, крайне токсичное и опасное соединение. Его избыточная концентрация в крови приводит:
- к интоксикации всего организма;
- сбоям нормальной деятельности систем и органов.
Первыми страдают от токсичности клетки и соединительные ткани головного мозга. Особенно опасно такое воздействие на грудничка.
У новорожденных малышей часто диагностируется физиологическая желтуха, при которой в крови младенца повышен непрямой билирубин из-за несовершенства функционирования систем и органов. Повышение у новорожденных прямого билирубина иногда переводит физиологическую желтуху, являющуюся физиологической нормой, в гемолитическую.
При этом токсичное вещество начинает негативно воздействовать на нервную систему и мозг грудничка. А это значит, что проблема требует срочного терапевтического вмешательства во избежание необратимых последствий. У взрослых пациентов различают несколько степеней гипербилирубинемии:
- При незначительном повышении показателя вещества в крови непосредственной угрозы нормальной работе органов и тканей не диагностируется. Невысокий уровень считается сигналом к тому, чтоб насторожиться и провести диагностику организма с целью выявления причины имеющегося отклонения от допустимых показателей.
- При более выраженном повышении состояние пациента считается опасным, но не критическим. Такой анализ крови свидетельствует о развивающемся нарушении, которое следует выявить в максимально краткие сроки во избежание дальнейшей интоксикации организма.
- Тяжёлой патологией считается повышение цифр до критического показателя. Причины такой патологии, как правило, достаточно серьёзные, последствия – ещё тяжелее. И чрезмерно высокие показатели считаются показанием к срочной госпитализации пациента.

Причины повышения билирубина в крови
Патологии организма, при которых происходит повышение в крови прямого билирубина, имеют в своей основе нарушение оттока желчи. Повышенный прямой билирубин в крови обычно принято относить к проблемам печени.
К таким нарушениям стоит отнести: вирусные поражения печени, такие как острый вирусные гепатиты А и В, бактериальные гепатиты. Причины повышения прямого билирубина могут лежать и в хронических дисфункциях:
- хронический гепатит;
- аутоиммунный гепатит.
Токсичные отравления организма, со своей стороны, также приводят к состоянию, когда уровень билирубина повышается. Тяжелыми заболеваниями, при которых биохимический анализ крови показывает значительное увеличение уровня прямого билирубина, считаются злокачественные опухоли в области печени, а также поджелудочной железы.
В любом случае, высокий показатель билирубина свидетельствует о возникших сложных дисфункциях, требующих срочного внимания и определения причины патологии, а также серьёзное и длительное лечение.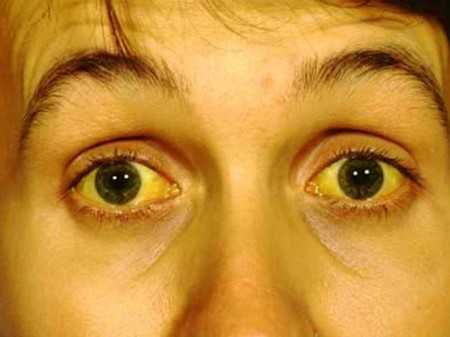
Симптомы, свидетельствующие о повышении билирубина
При состояниях, когда уровень прямого билирубина в крови намного выше допустимой нормы, наблюдается:
- пожелтение склер глаз;
- желтушный окрас кожи;
- кожный зуд, усиливающийся в ночное время.
Причины такого состояния лежат в начальном проявлении интоксикации организма, проявляющемся, прежде всего, на кожном покрове.
Больной, у которого анализ диагностирует повышенный уровень прямого билирубина в крови, как правило, время от времени ощущают горечь во рту. Такой симптом значит, что значительно нарушен отток желчи, что является признаком печёночной дисфункции.
Значительно повышение билирубина приводит к потемнению мочи до «пивного» цвета, окрашиванию каловых масс больного в белый цвет. На фоне перечисленной симптоматики человек также ощущает слабость, возможно повышение температуры тела. При высоких показателях токсичного билирубина в крови возникают расстройства памяти, внимания. Часто у пациентов доктор диагностирует также увеличение печени в размерах.
Лечение повышенного прямого билирубина
Представители нетрадиционных медицинских практик утверждают, что скорректировать показатель билирубина можно с помощью гомеопатии, специальной диеты, физических упражнений.
Научная медицина категорически отрицает такое мнение, утверждая, что изменение уровня концентрации билирубина в крови нельзя классифицировать как изолированное патологическое нарушение. Ведь такое состояние – признак совокупных симптомов нескольких заболеваний, которым требуется адекватно подобранное лечение.
Совет! Причины патологии, которую показывает специальный анализ, можно определить только после проведения комплексной диагностики состояния печени и всего организма.
Медицина считает достаточно важным фактором правильное определение именно тех причин, которые легли в основу изменения картины крови. Только лечение самой причины патологии способствует нормализации билирубина.
 После получения результатов анализа на биохимию крови, доктора, как правило, назначают комплексное обследование с целью определения причины возникшего отклонения от нормы. Только правильно определив истоки нарушения, можно скорректировать лечение.
После получения результатов анализа на биохимию крови, доктора, как правило, назначают комплексное обследование с целью определения причины возникшего отклонения от нормы. Только правильно определив истоки нарушения, можно скорректировать лечение.
При незначительном отклонении от нормы, лечение назначается, чаще всего на дому с периодическим контролем картины заболевания. Если причины, вызвавшие патологию, которую показал анализ, достаточно серьёзные, то углублённое обследование и дальнейшее терапевтическое лечение проводится уже в условиях стационара. В некоторых случаях пациенту может потребоваться также оперативное вмешательство.
Патологическая желтушка новорожденных
Гемолитическую желтуху новорожденных принято лечить комплексно в условиях стационара. Если биохимический анализ крови малыша показал высокий уровень билирубина, в том числе прямого, причины патологии кроются в конфликте, происходящем в организме новорожденного. Чем раньше будет назначена соответствующая терапия, тем больше шансов, что токсины не нанесут существенного вреда хрупкому детскому организму.
 Терапия назначается комплексно и предполагает:
Терапия назначается комплексно и предполагает:
- фототерапию;
- введение препаратов капельным путем.
Так как основные причины патологии кроются в дисфункции печени малыша, то неонатологи часто используют для устранения проблемы раствор глюкозы с «Эссенциале». К тому же часто малышу назначаются препараты, благотворно действующие на работу печени: «Аллохол» или «Карсил».
Благодаря этим гомеопатическим средствам появляется возможность отток желчи и вывести её через кишечник малыша, уменьшив тем самым концентрацию в крови. В случаях назначения терапии более взрослой категории пациентов, доктора отталкиваются от имеющихся результатов, которые показал анализ крови, и выявленной причины патологического состояния.
analiz-diagnostika.ru
прямой и непрямой билирубин повышен, ответы врачей, консультация
Здравствуйте!В 2010 г. у мужа (36 лет), в ходе предоперационного обследования (операция по исправлению искривленной перегородки в носу) был выявлен криптогенный гепатит, при этом у него не было жалоб на тошноту, тяжесть или боль в области печени. Показатели были такие: АЛТ -243, АСТ — 127, биллирубин 37 (прямой 15, непрямой 22), ЩФ , было назначено дополнительное обследование в ходе которого, гепатиты В,С (имуноглобулины G, и метод ПЦР качественный, для С качественный Real-time)обнаружены не были. Цитомегаловирус, герпес, вирус Эпштейн — Бара выявлены не были (анализы методом ПЦР), при этом обнаружены имуноглоболины G и был поставлен диагноз латентная форма герпетических инфекций, назначен протефлазид. Также были сданы анализы на аутоимунный гепатит, дефицит витамина В12, фолиевой кислоты, синдром Жильбера, гемохроматоз, эритремию, эритроцитоз — все они были отрицательные (антимитохондриальные антитела — негативный, антиядерная антитела — негативный, железо — 29 (норма 5,5-25,8), глобулин — 25,56, альбумин — 49,9, феритин — 276 (23,9-336,2), трансферин 3 (1,6-3,5), пробы Кумбса прямая и непрямая — негативные, фолиевая кислота -5,5, В12 — 422, гаптоглобин -0,6, в ОАК наличие атипичных мононуклеаров — 4%) . На УЗИ органов брюшной полости были выявлены дифузные изменения печени и поджелудочной железы, а также признаки микронефролитиаза (печень — умеренно увеличена, 166 мм правая доля, 56 мм левая доля, форма не изменена, котуры ровные, эхогенность повышена диффузно, структура однородная, звукопроводность понижена, внутрипеченочные желчные протокки не увеличены; поджелудочная железа — контуры четкие, зубристые, паренхима эхогенность повышена, однороднаЮ включений нет, панкреатичный проток не выявляется) Было назначено лечение гептралом, урсофальком, карсилом. Печеночные показатели после лечения снизились до АЛТ 87, АСТ 41, ГГТ 98, ЩФ 107, билирубин 22 (прямой 6, непрямой 16) , общий белок 76, альбумин 50,3. Была назначена диета. Дигноз остался прежним — криптогенный гепатит минимальной степени активности. В июне 2012, была проведена операция по исправлению носовой перегородки,все печеночные показатели были в норме. В последние 4 недели (после перенесенного ОРВИ и ларингита,) муж начал жаловаться на слабость, быструю утомляемость, жалоб на тошноту, боль или тяжесть в области печени нет. 03.11.12 сдал анализ крови, результат такой: АЛТ 90 , АСТ 39, ГГТ 80, ЩФ 121, билирубин 39 (прямой 9, непрямой 30). ОАК — все показатели в норме.
Cкажите пожалуйста достаточно ли тех анализов, которые он сдал для полного исключения вирусных гепатитов? Возможно нужно сдать еще какие-то анализы, или пройти дополнительное обследование? Посоветуйте, как поступить в данной ситуации.
Заранее благодарна за ответ!
www.health-ua.org
Заболевания, при которых повышен прямой билирубин
Новый проект на сайте:
ВОЗ стандарты развития ребенка: серия анимированных онлайн-калькуляторов
Следите за развитием Вашего ребенка. Сравните его рост, вес, индекс массы тела с эталонными показателями, разработанными экспертами ВОЗ…
Начало: Всегда ли повышенный билирубин свидетельствует о проблемах с печенью? Повышение прямого билирубина, вызванное заболеваниями печени Повышение прямого билирубина, вызванное нарушением проходимости внепечёночных жёлчных протоковВ этой части статьи речь пойдет о причинах повышения прямого билирубина. Причины повышения непрямого билирубина подробно рассмотрены в предыдущей части: Часть 2: Заболевания, при которых повышен непрямой билирубин.
Повышение прямого билирубина, вызванное заболеваниями печени
Схема 1. Повышенный прямой билирубин. Причина — заболевания печени, нарушающие жёлчеобразование, а также выведение жёлчи на различных уровнях жёлчевыводящей системыЭто наиболее частый вариант повышения билирубина. Многочисленные заболевания печени инфекционной и неинфекционной природы нарушают процесс жёлчеобразования в печёночных клетках, а также отток жёлчи во внутрипеченочных жёлчных путях.
Печень имеет разветвлённую систему жёлчевыводящих путей, начинаясь от каждой печёночной клетки микроскопическими жёлчными капиллярами и постепенно сливаясь в более крупные жёлчные протоки. Различные заболевания печени нарушают отток жёлчи на разных уровнях, но результат тот же — заброс прямого билирубина в кровь.
Здесь уместно сказать, что многие заболевания печени, и в первую очередь вирусные гепатиты, наряду с прямым билирубином вызывают также повышение непрямого билирубина, хотя и в меньшей степени. По этой причине важна правильная трактовка результата анализа.
| Признаки повышения прямого билирубина, вызванного заболеванием печени |
|---|
| Частичное или полное обесцвечивание кала в зависимости об выраженности нарушения оттока жёлчи |
| Непрямой билирубин в норме или несколько повышен |
| Прямой билирубин повышен |
| Активность щёлочной фосфатазы (печёночной фракции), АЛТ, АСТ повышены |
| Тимоловая проба положительная |
| Наличие прямого билирубина в моче |
| Уробилиноген в моче резко повышен, но может отсутствовать при синдроме внутрипечёночного холестаза (нарушении оттока жёлчи по внутрипечёночных жёлчных путях) |
Заболевания печени, сопровождающиеся повышенным прямым билирубином:
- Острые вирусные гепатиты. Проявления острых вирусных гепатитов довольно ярки. Для начального периода характерны анорексия (потеря аппетита), тошнота, лихорадка, боль или чувство тяжести в правом подреберье, боли в суставах. Моча тёмная вследствие избытка в ней жёлчных пигментов, кал наоборот, обесцвечен изза отсутствия в нём таковых. Позднее присоединяется желтуха, часто сопровождаемая выраженным зудом кожи. Печень увеличена, часто и селезёнка. В крови резко повышен прямой билирубин, непрямой повышен в меньшей степени. Всегда повышены аминотрансферазы (АЛТ, АСТ), активность щёлочной фосфатазы. Известны несколько десятков вирусов, способных вызвать гепатит. Определить возбудитель возможно при серологическом исследовании, выявляющем антитела в крови к тому или иному вирусу.
- Вирусный гепатит А. Известен также как болезнь Боткина. Передается алиментарным путём, т. е. через воду и пищу. Инкубационный период короткий — 3 — 4 недели, иногда до 7 недель. Как правило, протекает в классическом описанном выше варианте.
- Вирусный гепатит В. Заражение происходит парэнтеральным путём — при переливании крови, использовании нестерильного хирургического или стоматологического инструментария и т. п., но чаще половым путем. Возможно заражение ребёнка во время родов от матери-вирусоносителя. Инкубационный период длительный — до полугода. Чаще протекает в острой форме, но может переходить и в хроническую.
- Гепатит при инфекционном мононуклеозе. Возбудитель — вирус Эпштейна-Барра. Передаётся воздушно-капельным путем. Инкубационный период от 1 до 3 недель. Обычные проявления — увеличение лимфоузлов, ангина и катаральные явления, лихорадка, увеличение селезёнки. Гепатит при инфекционном мононуклеозе, как и заболевание в целом, может принимать как острое течение с выраженной желтухой и высоким билирубином, так и хроническое с нечёткими проявлениями.
- Хронические гепатиты. Могут быть исходом острого гепатита, что характерно для гепатита В, или первично хроническими, как гепатит С. Активный вариант хронического гепатита проявляется постоянным нерезким увеличением печени, умеренным повышением прямого билирубина, аминотрансфераз и склонен давать обострения при нарушении диеты. Персистирующий вариант длительное время не даёт клинических и существенных лабораторных проявлений и обнаруживает себя лишь при серологическом исследовании.
- Вирусный гепатит С. Заражение происходит парэнтерально — через кровь. Возможен, хотя и маловероятен, половой путь заражения. Отличается малосимптомным и длительным (иногда до 20 — 40 лет) течением. Даёт тежёлое обострение, если на фоне гепатита С происходит заражение гепатитом А или В. Часто на протяжении долгого времени единственным проявлением хронического гепатита С является склонность больного к депрессивным состояниям. В некоторых случаях происходит самоизлечение благодаря сильной иммунной системе. Длительно протекающий и нелечённый гепатит С может осложниться циррозом и раком печени.
- Бактериальные гепатиты.
- Лептоспирозный гепатит. Возбудителем заболевания является бактерия лептоспира, источником инфекции — мыши и другие грызуны, реже сельскохозяйственные животные. Заражение происходит при проникновении лептоспиры через поврежденную слизистую или кожу в кровь. проявляется лихорадкой, тяжёлым гепатитом с выраженной желтухой, нередко поражением почек и острой почечной недостаточностью. В отличие от вирусного гепатита характерно увеличение селезёнки, повышение обеих форм билирубина.
- Бруцеллёзный гепатит. Болезнь ещё известна как «мальтийская лихорадка». Возбудитель — бактерия бруцелла. Инфекция передаётся от сельскохозяйственных животных обычно через заражённые молочные продукты. Течение инфекции вялопрогрессирующее. Наиболее постоянным проявлением являютя артриты — поражения суставов, увеличение селезёнки и лимфатических узлов. Возможны поражения различных органов — почек, сердца, лёгких, мозговых оболочек и др. Бруцеллёзный гепатит отличается хроническим течением, нерезкой симптоматикой и умеренным повышением прямого билирубина.
- Токсический и лекарственный гепатит. По проявлениям и течению сходны с вирусными гепатитами. Лекарственные гепатиты могут быть обусловлены как прямым токсическим повреждением печёночных клеток, так и аллергическим поражением печени. В последнем случае преобадают явления внутрипечёночного холестаза (задержки жёлчи) с выраженной желтухой. Даже однократный приём препарата может стать причиной аллергического лекарственного гепатита.
Среди токсических гепатитов на первом месте по распространённости находится, конечно же, алкогольный гепатит.
Тяжёлый токсический гепатит развивается при отравлении грибами, в частности бледной поганкой.
Выраженным гепатотоксическим действием обладают органические расстворители, в частности, тетрахлорметан и четыреххлористый углерод.
К лекарственным гепатитам чаще других приводят:
- изониазид, рифампицин и другие противотуберкулёзные препараты
- левомицетин
- противоопухолевые препараты
- некоторые психотропные препататы
- стероидные анаболики
- гормональные контрацептивы
- нестероидные противовоспалительные препараты — ибупрофен, индометацин, бутадион и др.
- аллопуринол
- азатиоприн
- нифедипин
- амиодарон
- Аутоиммунные гепатиты. Печень находится в первом ряду на пути чужеродных веществ, а потому имеет чрезвычайно развитую и тонко регулируемую иммунную систему. Сбои в её работе приводят к выработке антител к печёночным клеткам. Аутоиммунный гепатит может иметь связь с вирусным гепатитом С и с аутоиммунными заболеваниями других органов: щитовидной железы, суставов, сердечно-сосудистой системы, почек и др. Иммунологическое исследование выявляет специфические антитела к печеночным клеткам.
- Внутрипечёночный холестаз. Представляет собой своеобразный вариант вирусных и лекарственных гепатитов с преобладанием явлений задержки оттока жёлчи. Этот вариант склонен к затяжному течению. Присущи невыраженные признаки повреждения печёночной ткани на фоне длительной желтухи. Печень несколько увеличена. Билирубин крови повышен за счёт прямого. Аминотрансферазы повышены незначительно. Тимоловая проба часто отрицательна.
Такое течение характерно, в частности, для гепатита, вызванного употреблением анаболических гормонов, а также стероидных контрацептивов.
- Желтуха беременных. Иногда развивается в третьем триместре беременности и обычно проходит через две недели после её прекращения. Протекает по типу холестатического варианта гепатита. Причиной желтухи беременных считают повышенную чуствительность некоторых женщин к высокому уровню эстрогенов — женских половых гормонов.
- Первичный билиарный цирроз. Длительное и медленно прогрессирующее заболевание, причиной которого является аутоиммунное поражение внутрипечёночных жёлчных путей. Первым проявлением часто бывает кожный зуд. Желтуха может появиться спустя много лет. Характерно волнообразное прогрессирование уровня прямого билирубина. Аминотрансферазы длительное время остаются нормальными, значительно раньше повышается активность щёлочной фосфатазы. Диагноз подтверждается наличием специфических антител в крови и биопсией (микроскопическии исследованием печёночной ткани.
- Наследственные желтухи с накоплением прямого билирубина: синдром Дабина-Джонсона и синдром Ротора. Редкие наследственные заболевания, причиной которых является нарушение транспорта прямого билирубина в жёлчь. Обычно впервые проявляют себя в период полового созревания. Имеют хроническое течение, но могут давать резкие обострения, напоминающие по проявлениям вирусный гепатит.
- Опухоли печени. Проявления опухолей печени разнообразны и обусловлены главным образом их расположением. В одних случаех бывает медленное и малосимптомное течение, сходное с картиной первичного билиарного цирроза. В других — бурное течение с выраженной желтухой, которое можно принять за жёлчекаменную белезнь. Для диагностики используют УЗИ, компъютерную томографию, рентгеноконтрастную ангиографию.
Повышение прямого билирубина, вызванное нарушением проходимости внепечёночных жёлчных протоков
Схема 2. Повышенный прямой билирубин. Причина — сдавление внепеченочных жёлчных протоковВ желчи содержится только прямой билирубин. Отток жёлчи из печени в двенадцатиперстную кишку происходит через единственный так называемый общий жёлчный проток (лат. ductus choledochus). К тому же конечный отдел последнего обычно находится в толще поджелудочной железы и впадает в двенадцатиперстную кишку совместно с протоком поджелудочной. Это обстоятельство делает отток жёлчи весьма уязвимым для воспалительных и невоспалительных процессов как в самом протоке, так и в соседних органах — поджелудочной железе и двенадцатиперстной кишке.
Перекрытие просвета общего жёлчного протока снаружи или изнутри часто приводит к полному прекращению оттока жёлчи и возврату прямого билирубина в кровь. При этом развивается т. н. «механическая желтуха», или «подпеченочная желтуха». При длительном существовании механической желтухи нарушается и функция печени.
| Признаки нарушения проходимости внепеченочных жёлчных протоков |
|---|
| Клинически — обесцвечивание кала (его цвет обусловлен наличием продуктов переработки билирубина в кишечнике) |
| Непрямой билирубин в норме |
| Прямой билирубин повышен |
| Активность печёночной фракции щелочной фосфатазы резко повышена |
| АЛТ, АСТ в норме (при длительном заболевании умеренно повышены) |
| Тимоловая проба отрицательная (при длительном заболевании может быть положительной) |
| Наличие прямого билирубина в моче |
| Отсутствие уробилиногена в моче |
Внепечёночные заболевания, сопровождающиеся повышенным прямым билирубином:
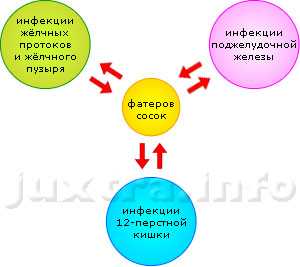 Схема 3.Фатеров сосок: «место встечи изменить нельзя». Сюда сходятся и отсюда расходятся инфекции тесно взаимосвязанных органов: жёлчного пузыря с протоками, поджелудочной железы и двенадцатиперсной кишки. Поэтому не бывает хронического холецистита без панкреатита и панкреатита без холецистита.
Схема 3.Фатеров сосок: «место встечи изменить нельзя». Сюда сходятся и отсюда расходятся инфекции тесно взаимосвязанных органов: жёлчного пузыря с протоками, поджелудочной железы и двенадцатиперсной кишки. Поэтому не бывает хронического холецистита без панкреатита и панкреатита без холецистита.- Сдавление жёлчных протоков снаружи:
- Хронический панкреатит. Общий жёлчный проток находится кзади от головки поджелудочной железы, а чаще всего в ее толще. Кроме того, общий жёлчный проток и проток поджелудочной железы впадают в двенадцатиперстную кишку общим отверстием — т. н. «фатеров сосок». Естественно, что любые воспалительные процессы в поджелудочной железе в той или иной мере нарушают отток жёлчи. Информацию для диагноза могут предоставить УЗИ, фиброгастродуоденоскопия.
- Острый панкреатит. Все сказанное о хроническом панкреатите справедливо и для острого. Для острого панкреатита характерно повышение фермента диастазы в моче. На УЗИ обнаруживается резкое увеличение и уплотнение поджелудочной железы.
- Эхинококк печени. В наше время весьма экзотическое заболевание. Причиной является паразит, поселяющийся во внутренних органах животных и человека и образующий паразитарную кисту, постепенно достикающую больших размеров. Диагностируется на основании данных УЗИ и наличия в крови антител к паразиту.
- Дивертикул двенадцатиперстной кишки. Дивертикул представляет собой аномальный вырост, или карман, в котором задерживаются пищевые массы. Их загнивание вызывает хроническое воспаление, которое может вовлекать и зону фатерова соска, нарушая при этом жёлчевыделение. Диагноз дивертикула ставится по результатам фиброгастодуоденоскопии.
- Аневризма печёночной артерии. Печёночный жёлчный проток может сдавливаться аневризмой (вздутием) расположенной рядом печёночной артерии. Обнаружить аневризму помогает селективная рентгеноконтрастная ангиография печёночной артерии, а также УЗИ.
- Опухоли поджелудочной железы и двенадцатиперстной кишки. Как сказано выше, конечный отдел общего жёлчного протока находится в тесной взаимосвязи с поджелудочной железой, вследствие чего расположенные в этой зоне опухоли легко перекрывают его просвет. Диагноз ставится по данным УЗИ и фиброгастродуоденоскопии.
- Болезни жёлчных протоков:
- Жёлчекаменная болезнь. Миграция камня в общий жёлчный проток обычно происходит из жёлчного пузыря, намного реже из внутрипечёночных желчных протоков. Наиболее информативны при этом заболевании УЗИ, компьютерная томография.
- Холангит (острый, хронический, сегментарный). Представляет собой воспаление жёлчных протоков. Отток жёлчи нарушается вследствие отека слизистой оболочки протоков, а при длительном процессе и рубцовым сужением их просвета. Наиболее эффективный метод диагностики — контрастная холангиорентгенография.
- Опухоль жёлчных протоков. Просвет жёлчных протоков способна перекрыть опухоль даже крошечных размеров. Обнаружить ее непросто. Для диагностики наиболее полезны компьютерная томография и УЗИ.
juxtra.info
Прямой и непрямой билирубин
Если при взятии анализа крови обнаружены завышенные или слишком заниженные показатели билирубина, то это говорит о наличии патологического процесса в организме.
Билирубином называют элемент, который имеет красно-желтый окрас и отвечает за нормальное функционирование селезенки, печени и многих других органов. По его концентрации в крови можно оценить работу этих органов. В организме билирубин находится в двух состояниях – прямой или непрямой. Они отличаются по способности растворяться в воде.

Роль билирубина еще не до конца изучили, но многократные исследования утверждают, что он является мощным антиоксидантом и помогает утилизировать гемоглобин. Данные положительные эффекты дают возможность исследовать новейшие методы лечения кардиологических и онкологических патологий.
Очень часто встречаются ситуации, когда показатель билирубина высокий, и именно это вызывает пожелтение кожи, оболочки глаз и слизистой ротовой полости.
Такие явления свидетельствуют о наличии патологических процессов в крови или печени.Как образуется?
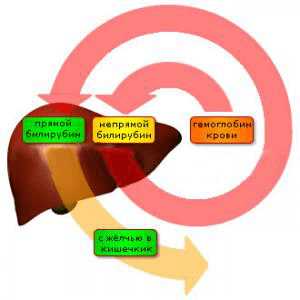 Процесс образования билирубина происходит в клетках ретикуло-эндотелиальной системы. Активно он протекает в печени и селезенке при разложении гемоглобина. Эритроциты в крови постепенно отмирают и в процессе разрушения гемоглобина образуется непрямой билирубин. Он плохо растворяется в воде и может вызвать интоксикацию организма. Поэтому изначально он связан с альбумином. В подобном состоянии билирубин не может выйти из организма и преодолеть почечный барьер.
Процесс образования билирубина происходит в клетках ретикуло-эндотелиальной системы. Активно он протекает в печени и селезенке при разложении гемоглобина. Эритроциты в крови постепенно отмирают и в процессе разрушения гемоглобина образуется непрямой билирубин. Он плохо растворяется в воде и может вызвать интоксикацию организма. Поэтому изначально он связан с альбумином. В подобном состоянии билирубин не может выйти из организма и преодолеть почечный барьер.
Далее в печени он располагается на поверхности гепатоцитов, соединяется с глюкуроновой кислотой и в процессе химических реакций переходит в состояние прямого или связанного. В такой форме он может растворяться в воде.
Задайте свой вопрос врачу клинической лабораторной диагностикиАнна Поняева. Закончила нижегородскую медицинскую академию (2007-2014) и Ординатуру по клинико-лабораторной диагностике (2014-2016).Задать вопрос>>
При завершении реакций он попадает в желчный пузырь и через желчные протоки выводится в кишечник.Пути преобразования и выведения
При попадании прямого билирубина в кишечник разрывается связь с глюкуроновой кислотой. В ходе других химических реакций он преобразуется в уробилиноген. В тонком кишечнике небольшая доля уробилиногена всасывается и по кровеносным сосудам возвращается в печень, где в процессе окисления превращается в дипирролы.
При попадании в толстый кишечник вещество (уробилиноген) превращается в стеркобилиноген. Далее снова происходит разделение его количества.
Большая часть в процессе окисления принимает темный оттенок (переходит в стеркобилин) и попадает в кал и выводится вместе с ним из организма, другая часть поступает в кровь и вместе с ней доставляется в почки и мочу.Чем прямой билирубин отличается от непрямого?
Прямой или связанный билирубин хорошо растворяется в воде, поэтому выводится из организма с калом и мочой. Непрямой образуется только в клетках печени и выведение из организма возможно только после превращения в прямой. Он является очень ядовитым и не имеет возможности растворяться в воде. При этом хорошо растворяется в жирах. При нарушении процесса преобразования он может накапливаться в больших количествах в жировой ткани.
Посмотрите видео про билирубин
Благодаря способности к растворению и месту образования прямой (связанный) и непрямой(свободный) билирубин значительно отличаются друг от друга.Соотношение прямого к непрямому
 Для того чтобы выявить количество прямого и непрямого билирубина, при исследовании биоматериала выявляют содержание общего билирубина (содержание прямого и непрямого вместе). Норма составляет 8,5-20,4 мкмоль/л. При этом уровень свободного должен составлять 75% от общей массы, а связанного не больше 25%. Определение соотношения этих двух разновидностей пигмента играет большую роль при исследовании различных патологий организма.
Для того чтобы выявить количество прямого и непрямого билирубина, при исследовании биоматериала выявляют содержание общего билирубина (содержание прямого и непрямого вместе). Норма составляет 8,5-20,4 мкмоль/л. При этом уровень свободного должен составлять 75% от общей массы, а связанного не больше 25%. Определение соотношения этих двух разновидностей пигмента играет большую роль при исследовании различных патологий организма.
Повышенный прямой или непрямой билирубин
Факторы и причины увеличения прямого
Уровень прямого билирубина отображает состояние печени и наличие патологического процесса. Основной причиной увеличения его показателей является нарушение выведения желчи (она попадает в кровь, а не в ЖКТ). Подобное явление характерно для ЖКБ, новообразований в печени и желчном пузыре.
В качестве дополнительных причин могут быть низкое содержание витамина В 12, нарушение синтеза билирубина, повреждения паренхимы печени, ускоренный распад эритроцитов, заражение малярийным возбудителем, анемия.Норма прямого
 Выявить концентрацию можно при помощи проведения биохимического анализа крови. Норма у женщин, мужчин и детей может отличаться и составляет:
Выявить концентрацию можно при помощи проведения биохимического анализа крови. Норма у женщин, мужчин и детей может отличаться и составляет:
- у мужчин – 1,6 – 5,0 мкмоль/л;
- у женщин – 1,5-4,6 мкмоль/л;
- у детей – 0-0,69 мкмоль/л.
Симптомы
- При нарушении функций печени: рвота, горечь во рту, тошнота, тяжесть в области печени, ухудшение общего состояния пациента, повышение температуры тела, быстрая утомляемость и слабость в теле.
- При обнаружении гемолитической анемии: желтый оттенок кожи, повышение температуры тела, тяжесть в области селезенки, темный цвет мочи, головная боль, частый пульс, снижение работоспособности.
Диагностика и анализы
Для диагностики проводят анализ крови и определяют содержание общего и прямого билирубина. Также исследуют мочу. При желтухе, ЖКБ, гепатите в крови будет наблюдаться повышение прямого билирубина, а в моче будут определяться уробилиноген и билирубин. Перед сдачей анализа нужно тщательно подготовить организм.
Уровень может повыситься при длительном голодании и жесткой диеты перед сдачей материала.Как понизить?
Пациентам, у которых повышен прямой билирубин специалисты назначают комплексное лечение. Оно включает:
- терапию основной причины;
- применение желчегонных лекарственных средств;
- очищение желчного пузыря и кишечника;
- применение гепатопротекторных средств;
- средства народной медицины;
- диетическое питание (исключить кофе, крепкий чай, жареное, копченое, жирное, больше употреблять фруктов и овощей, серого хлеба и круп).
Факторы и причины увеличения непрямого
Непрямой билирубин повышен при анемии, циррозе печени, гепатитах различного происхождения, синдроме Жильбера, Криглера-Найяра, генетических патологиях, при приеме некоторых медикаментов, холецистите, инфаркте миокарда, онкологии печени, обширных кровотечениях, инфекционных заболеваниях, при наличии паразитов и авитаминозе.
Повышение непрямого билирубина в крови может быть вызвано рядом других причин, диагностикой которых должен заниматься только квалифицированный специалист.Значения нормы непрямого
Уровень билирубина не зависит от пола и гормональных изменений. Но при рождении дети имеют его большее содержание, которое по мере роста снижается. В среднем показатель не должен превышать 19 мкмоль/л. Но с 0 до 2 дней малыши имеют показатель 58-197 мкмоль/л, с 2 до 6 дней – 26-205 мкмоль/л.
Симптомы
- зуд кожи;
- кровоточивость десен;
- головная боль;
- желтый оттенок кожи и слизистых оболочек;
- ухудшение аппетита;
- вздутие живота;
- дискомфорт и тяжесть в области печени;
- слабость;
- тошнота;
- стул становится бесцветным;
- мышечная слабость;
- рвота;
- бледность кожи;
- диарея или запор.
Диагностика и анализы
Для начала пациент должен проконсультироваться у терапевта. Часто при внешнем осмотре наблюдается желтый оттенок склер и кожи. Это значит, что у пациента может быть повышен непрямой билирубин. При тщательном осмотре и опросе терапевт может дать направление к гастроэнтерологу, онкологу или гематологу. В качестве дополнительных методов исследования может потребоваться УЗИ и сцинтиграция печени для определения функционального состояния органа и возможные отклонения.
При проведении общего анализа крови дополнительно можно выявить малое содержание эритроцитов и гемоглобина.Как понизить?
Терапия заключается в применении гепатопротекторных, спазмолитических, обезболивающих и противовоспалительных средств, а также препаратов для повышения уровня железа в крови.
Пониженный непрямой и прямой
Факторы и причины
 Явление, при котором наблюдается понижение встречается намного реже, чем повышение непрямого билирубина. Оно сопровождается уменьшением количества эритроцитов, в процессе разрушения которых появляется пигмент. Причины низкого показателя у взрослого и ребенка: лейкоз, истощение организма и туберкулез. Иногда подобное изменение может быть просто ошибочным если нарушены правила сдачи анализов.
Явление, при котором наблюдается понижение встречается намного реже, чем повышение непрямого билирубина. Оно сопровождается уменьшением количества эритроцитов, в процессе разрушения которых появляется пигмент. Причины низкого показателя у взрослого и ребенка: лейкоз, истощение организма и туберкулез. Иногда подобное изменение может быть просто ошибочным если нарушены правила сдачи анализов.
Если понижен прямой билирубин, то это означает наличие ИБС, железодефицитной анемии или, опять же, ошибки в при получении данных. Причины снижения показателей до конца не изучены.
Также могут повлиять на результат анализа выпитые напитки с кофеином, поэтому необходимо строго придерживаться рекомендаций перед сдачей анализа.Симптомы
- слабость;
- головная боль;
- недомогание;
- потеря аппетита;
- бледность кожи.
Диагностика и анализы
 Для исследования берут венозную кровь. Низкий показатель прямого и непрямого билирубина встречается довольно редко. В большинстве случаев это объясняется тем, что нарушены правила сдачи анализов. Перед исследованием необходимо исключить физические нагрузки, прием пищи за 8 часов до анализа, заранее ограничить применение медикаментов или совсем исключить, исключить стрессовые ситуации и прием алкоголя, больше употреблять чистой и питьевой воды, не курить перед исследованием.
Для исследования берут венозную кровь. Низкий показатель прямого и непрямого билирубина встречается довольно редко. В большинстве случаев это объясняется тем, что нарушены правила сдачи анализов. Перед исследованием необходимо исключить физические нагрузки, прием пищи за 8 часов до анализа, заранее ограничить применение медикаментов или совсем исключить, исключить стрессовые ситуации и прием алкоголя, больше употреблять чистой и питьевой воды, не курить перед исследованием.
Как повысить?
Исследования низкого показателя до сих пор не выявили истинные причины, поэтому для нормализации показателей следует придерживаться следующих рекомендаций:
- нужно регулировать двигательную активность, так как очень активный образ жизни влияет на показатели;
- рекомендовано соблюдение режима питания, который исключает жареную, копченую и жирную пищу;
- уделить большее внимание паровым блюдам, овощам, фруктам и различным видам круп;
- при низких значениях необходимо полностью отказаться от кофе, никотина и алкогольных напитков;
- ежегодно проходить медицинское обследование и контролировать показатели крови;
- при наличии каких-либо отклонений в организме нужно сразу же обращаться за помощью к специалистам.
О чем говорит одновременное повышение прямого и непрямого билирубина?
В зависимости от причин показатель прямого и непрямого билирубина может повышаться, соответственно повышается и общий билирубин. При изменениях в кровеносной системе у пациентов может развиваться печеночная желтуха. Также явление может быть признаком вирусного гепатита. При повреждении гепатоцитов уровень всегда больше нормы (цирроз, онкология, гепатоз).
Пациентам, у которых понижен или повышен билирубин, необходимо следить за своим здоровьем и вовремя проходить обследование.Только своевременное и комплексное лечение поможет вылечить недуг и избавит от возможных осложнений.
1pokrovi.ru
Заболевания, при которых повышен непрямой билирубин
Новый проект на сайте:
ВОЗ стандарты развития ребенка: серия анимированных онлайн-калькуляторов
Следите за развитием Вашего ребенка. Сравните его рост, вес, индекс массы тела с эталонными показателями, разработанными экспертами ВОЗ…
Начало: Всегда ли повышенный билирубин свидетельствует о проблемах с печенью? Повышение непрямого билирубина, вызванное нарушениями в системе крови Повышение непрямого билирубина, вызванное заболеваниями печениРаспространено мнение, что повышенный билирубин в крови является верным признаком заболевания печени. Об ошибочности этого мнения говорится в первой части этой статьи — «Всегда ли повышенный билирубин свидетельствует о проблемах с печенью?». Там же узнаете том, почему при одних заболеваниях повышен прямой билирубин, а при других непрямой.
Что такое билирубин, чем отличается непрямой билирубин от прямого — об этом читайте в статье «Непрямой и прямой билирубин: особенности обмена»
Круг заболеваний, способных вызвать повышенный уровень билирубина в крови, довольно широк. Это обстоятельство делает диагностику непростой. В этой части статьи рассмотрены причины повышения непрямого билирубина. О причинах повышения прямого билирубина речь пойдет отдельно в следующей части: «Причины повышенного прямого билирубина».
Конечно, такое разделение довольно условно, ибо многие заболевания, в частности, острые вирусные гепатиты, сопровождаются повышением обеих форм билирубина. В таких ситуациях правильная интерпретация результата анализа бывает не так проста, как может показаться на первый взгляд.
Повышение непрямого билирубина, вызванное нарушениями в системе крови
Схема 1. Повышенный непрямой билирубин. Причина — нарушения в системе крови. Непрямого билирубина так много, что даже здоровая печень неспособна его переработать в прямой и вывести из организма. Массовое разрушение этитроцитов крови (гемолиз) приводит к высвобождению большого количества гемоглобинаВ эту группу входят так называемые гемолитические анемии — заболевания, сопровождающиеся гемолизом (разрушением) эритроцитов крови. Высвободившийся гемоглобин является источником образования большого количества билирубина.
«Визитной карточкой» этого типа повышения билирубина является анемия (малокровие). В крови мало эритроцитов и гемоглобина. Организм пытается восполнить дефицит — в крови растёт число молодых, незрелых эритроцитов, т. н. «ретикулоцитов». Характерно также увеличение селезёнки, принимающей активное участие в утилизации разрушенных эритроцитов.
Печень абсолютно здорова, препятствий для выведения билирубина нет. Препятствием является само количество билирубина — вследствие массового разрушения эритроцитов его образуется так много, что печень не справляется с его выведением.
Последствие значительного накопления непрямого билирубина в организме при гемолитической анемии — гемолитическая желтуха.
| Признаки гемолитических анемий |
|---|
| Клинические симптомы малокровия — общая слабость, головокружение, бледность |
| Непрямой билирубин повышен |
| Прямой билирубин в норме |
| Пониженный гемоглобин крови |
| Ретикулоциты крови повышены |
| Селезёнка увеличена |
| Уробилиноген в моче резко повышен |
Внепечёночные заболевания, сопровождающиеся повышенным непрямым билирубином:
- Врождённые гемолитические анемии:
- Врождённая сфероцитарная гемолитическая анемия. Врождённое заболевание, которое начинает проявляться еще в детстве гемолитическими кризами. Причиной является низкая жизнеспособность эритроцитов вследствие повышенной проницаемости клеточной мембраны для ионов натрия. Характерна сферическая форма эритроцитов вместо нормальной двояковогнутой.
- Врождённая несфероцитарная гемолитическая анемия. Встречается преимущественно в странах Средиземноморья. Причиной заболевания является дефект ферментной системы эритроцитов, принимающей участие в процессе усвоения глюкозы. Нередко заболевание впервые проявляется после приёма аспирина, сульфаниламидов, фенацетина и других веществ-оксидантов. Диагностика возможна после исследования активности ферментов пентозофосфатного цикла.
- Серповидно-клеточная анемия. Имеет распространение в странах Африки, Среднего Востока и в Индии. Наследственное заболевание, начинается в раннем детстве. Причина — наличие в эритроцитах дефектного гемоглобина S, что приводит к снижению жизнесрособности эритроцитов и к склонности к тромбообразованию. Диагноз ставится на основании характерной серповидной формы эритроцитов и выявления гемоглобина S.
- Талассемия. Наследственное заболевание, встречающееся в странах Средиземноморья. Особая разновидность гемоглобина, т. н. гемоглобин F, в норме присутствует только у новорожденных и заменяется на обычный в течение первых месяцев жизни. У больных талассемией он остается на всю жизнь, составляя до 20% всего гемоглобина, что приводит к гемолитической анемии. Гемоглобин F выявляется при помощи электрофореза.
- Пароксизмальная ночная гемоглобинурия, или болезнь Маркьяфавы — Микеле. Характерны ночные кризы гемолитической анемии, которые сопровождаются болями в животе и наличием гемоглобина в моче.
- Приобретенные аутоиммунные гемолитические анемии. Многочисленные заболевания сопровождаются образованием антител к собственным эритроцитам, что приводит к их разрушению и к гемолитической анемии. Иммунологическое обследование обнаруживает антитела к эритроцитам. Характерной чертой этих заболеваний является отсутствие улучшения после устранения причины, а также улучшение после назначения глюкокортикоидов.
Аутоиммунную гемолитическую анемию могут провоцировать многие заболевания иммунного происхождения — диффузные заболевания соединительной ткани (ревматоидный артрит, системная красная волчанка), язвенный колит, лимфогранулематоз, лимфолейкоз. - Некоторые инфекционные заболевания:
- Малярия. С глобальным потеплением климата это заболевание из южных широт пробирается все дальше на север. Популярность поездок на отдых в южные края также способствует распространению этой инфекции. Вызывается внутриклеточным паразитом — малярийным плазмодием, размножающимся в эритроцитах. Переносчиками малярийного плазмодия являются некоторые виды комаров — aedes, culex, anopheles. Для малярии характерны приступы лихорадки с трех- или четырехдневным циклом, сопровождающиеся массовым гемолизом пораженных эритроцитов.
- Сепсис. Генерализованное инфекционное заболевание с поражением многих органов и систем, вызываемое различными микроорганизмами, в обиходе именуется «заражение крови». Сепсис может проявиться даже спустя месяцы после незначительных инфекций, как фурункул или кариозный зуб. Сепсис может принимать как острое и тяжёлое течение, так и хроническое со стёртыми проявлениями, Массовое разрушение эритроцитов и анемия вызваны как наличием гемолизирующих антител, так и воздействием бактериальных токсинов. Диагноз ставится на основании выделения микробов при бактериологическом исследовании крови.
- Гемолитическая болезнь новорожденных. Гемолиз эритроцитов происходит вследствие иммунологической несовместимости матери и плода, чаще всего по резус-фактору.
- Лекарственные гемолитические анемии. Прием некоторых лекарственных препататов сопровождается образованием в крови комплексов «медикамент-эритроцит», что приводит к разрушению последних. К комплексу «медикамент-эритроцит» могут вырабатываться и аутоантитела. Селезёнка часто бывает неувеличенной. Отмена препарата способствует улучшению. Эффективны глюкокортикоиды.
В числе виновников лекарственной гемолитической анемии замечены многие широкоупотребимые препараты (этот список далеко не полный):- самая частая причина — цефалоспориновые антибиотики (цефазолин, цефтриаксон и др.)
- пенициллин
- левомицетин
- рифампицин
- стрептомицин
- инсулин
- нестероидные противовоспалительные средства (НПВС) — амидопирин, бутадион, индомемацин, анальгин и др.
- ацетилсалициловая кислота (аспирин)
- левофлоксацин
- нитрофурантоин
- пиридин
- противомалярийный препарат примахин
- сульфаниламидные препараты — сульфадиметоксин, сульфасалазин, сульфацил и др.
- Токсические гемолитические анемии. Гемолитические яды реализуют токсическое воздействие через разнообразные механизмы — блокирование ферментных систем, разрушение клеточной мембраны, провоцирование выработки аутоантител и др.
Гемолитические яды:
- свинец и его соединения
- мышьяк и его соединения
- соли меди. Среди них — медный купорос, главный компонент якобы безобидной «бордосской жидкости», которой дачники любят обрабатывать растения от болезней.
- нитробензол
- анилин
- нитробензол
- укусы насекомых — пауков, скорпионов
- укусы змей, в т. ч. гадюк
- отравление грибами
Повышение непрямого билирубина, вызванное заболеваниями печени
Схема 2. Повышенный непрямой билирубин. Причина — несостоятельность ферментных систем печёночных клеток.Трансформация непрямого билирубина в прямой происходит в печеночной клетке — гепатоците на пути от кровеносного капилляра к жёлчному. Врождённая несостоятельность ферментных систем печёночных клеток делает невозвожным процесс превращения билирубина из одной формы в другую и приводит к накоплению в организме непереработанного непрямого билирубина. Субстрат патологического процесса находится на субклеточном уровне, что делает диагностику чрезвычайно трудной. В отдельных случаях необходима биопсия (забор для микроскопического исследования) печёночной ткани. В отличие от непечёночных гемолитических анемий, селезёнка в этих случаях не увеличена.
Заболевания, принадлежащие к этой группе, немногочисленны и встречаются нечасто.
| Признаки повышения непрямого билирубина, вызванного заболеваниями печени |
|---|
| Непрямой билирубин повышен |
| Прямой билирубин в норме |
| Селезёнка не увеличена |
| Гемоглобин в норме |
| Ретикулоциты крови не повышены |
| Уробилиноген в моче умеренно повышен |
Заболевания печени, сопровождающиеся повышенным непрямым билирубином:
Схема 3a. Превращение непрямого билирубина в прямой путём соединения его с глюкуроновой кислотой происходит в печёночных клетках на поверхности т. н. микросом при участии фермента глюкуронилтрансферазы.Схема 3b. По крайней мере 20% лекарственных препаратов, в их числе парацетамол, используют для своего метаболизма те же ферментные системы, что и непрямой билирубин. Вытеснение билирубина из ферментативных реакций веществами-конкурентами приводит к его накоплению в организме и к развитию негемолитической желтухи.
- Синдром Жильбера. Распространённое наследственное заболевание, при котором нарушен процесс трансформации непрямого билирубина в прямой вследствие врожденной аномалии фермента печёночных клеток глюкуронилтрансферазы. Болезнь обычно проявляется в период полового созревания. Имеет доброкачественное течение и обычно к 45 годам обострения становятся редкими.
- Семейная негемолитическая желтуха новорожденных (синдром Криглера-Найяра). Причиной является полное или частичное отсутствие в печёночной клетке фермента глюкуронилтрансферазы, призванного связывать непрямой билирубин с глюкуроновой кислотой, тем самым превращая его в прямой. Болезнь проявляется сразу после рождения тяжёлой желтухой.
- Синдром Люси-Дрискола. Негемолитическая желтуха новорожденных, обусловленная наличием в грудном молоке некоторых женщин стероидного гормона, блокирующего активность фермента глюкуронилтрансферазы, трансформирующего непрямой билирубин в прямой. Отмена грудного молока быстро ликвидирует проявления болезни.
- Приобретенные негемолитические желтухи. Противозачаточные средства, содержащие эстрадиол, парацетамол, морфин, рентгеноконтрастные препараты, рифадин и многие другие препараты используют для перехода через клеточную мембрану гепатоцита и для метаболизма в микросомах те же ферментные системы, что и непрямой билирубин, вытесняя при этом последний. Происходит т. н. конкурентное ингибирование (подавление) ферментов. При здоровой печени эффект вытеснения билирубина проявляется только при значительном превышении дозировок препарата. А вот на фоне уже имеющейся патологии (чаще всего это синдром Жильбера) даже обычные дозы указанных лекарств могут привести к развитию желтухи (см. схемы 3a и 3b). Алкоголь также может нарушать процесс конъюгации билирубина.
juxtra.info
Повышенный билирубин в крови: причины и лечение
Повышенный билирубин в крови – признак желтухи, разных форм гепатита, анемии, онкологических патологий, за обмен данного пигмента отвечает печень. Выявить причины отклонений можно при помощи специфических анализов, скорректировать значения помогут лекарства и правильное питание.
Повышенный билирубин в крови — признак патологий печени, которая отвечает за выработку этого вещества организмом
Симптомы повышенного билирубина
Билирубин – жёлто-зелёный пигмент, образуется после разрушения эритроцитов в печени, селезёнке, костном мозге, высвобождения гемоглобина.
Непрямой билирубин возникает сразу после распада красных клеток крови, негативно влияет на работу ЦНС, обезвреживание пигмента происходит в печени, образуется связанный (прямой) билирубин.
Симптомы патологии:
- тянущая боль ниже рёбер с правой стороны, плотный серый или белый налёт на языке;
- тошнота, отрыжка, привкус горечи – неприятные симптомы проявляются интенсивно после употребления вредной пищи;
- метеоризм, диарея, запоры;
- зуд;
- слабость, апатия, нарушение памяти, мигрень, приступы головокружения;
- повышение температурных показателей;
- кожа и слизистые приобретают ярко-жёлтый, зеленоватый оттенок.
Важно!
Прямой билирубин выходит из организма естественным путём, поэтому один из основных признаков повышения уровня пигмента – фекалии становятся светлыми, моча по цвету напоминает тёмное пиво.
Почему повышен билирубин в крови
В норме у взрослых содержание общего билирубина – 5,2–17 ммоль/л, показатели непрямого билирубина – 3,4–11,9 ммоль/л. У женщин значения несколько ниже, поскольку у них в крови эритроцитов содержится меньше.
Незначительное повышение – 85 ммоль/л, тяжёлые формы патологии значения поднимаются до 170 ммоль/л и более.
Значения нормального билирубина в крови у взрослых и детей до 1 месяца
Из-за чего повышается уровень печёночного фермента
| Общий | Прямой | Непрямой |
|
|
|
Физиологическое повышение показателей возникает при чрезмерных физических нагрузках, переедании, длительном голодании, после жёстких диет.
Повышение общего билирубина практически всегда связано с наличием патологий печени, прямого – означает нарушение оттока жёлчи, непрямого – свидетельствует о высокой скорости гибели эритроцитов.
Повышение билирубина у женщин и детей
У женщин повышение уровня пигмента часто возникает во время вынашивания ребёнка – желтуха беременных считается нормальным явлением. Причины повышения показателей – стресс, неправильное питание, малоподвижный образ жизни, токсикоз, инфекции, давление матки на близлежащие органы.

У новорожденных высокие показатели билирубина — норма в первую неделю жизни
У новорождённых наблюдается значительное уменьшение уровня эритроцитов из-за распада внутриутробного гемоглобина, поэтому показатели билирубина завышены. Проявляется это в виде желтушности кожи и склер, в норме состояние нормализуется самостоятельно через 5–7 дней. Тяжёлые печёночные патологии могут возникнуть при резус-конфликте, у недоношенных детей, билирубин начинает отравлять ткани головного мозга, требуется интенсивная терапия.
Спровоцировать повышение билирубина у ребёнка могут наследственные факторы, инфекционные заболевания печени, заражение глистами, у подростков причины патологии такие же, как и взрослых.
К какому врачу обращаться?
При появлении признаков патологического состояния необходимо посетить терапевта или педиатра, поле осмотра и первичной диагностики врач даст направление к гепатологу. Дополнительно может потребоваться консультация инфекциониста, онколога, гастроэнтеролога.
Диагностика
Признаки повышения билирубина можно обнаружить уже при внешнем осмотре, пальпации печени. Для определения степени тяжести патологии, причин её появления назначают ряд лабораторных и инструментальных анализов.
Анализ крови на разные фракции билирубина даст точное представление о наличии и тяжести патологий
Основные методы диагностики:
- клинический анализ мочи и крови;
- анализ крови на разные фракции билирубина;
- проба Кумбса;
- биохимический анализ крови – позволяет определить уровень АСТ, АЛТ, щелочной фосфатазы;
- УЗИ органов пищеварительной системы.
За 2 недели до сдачи анализов необходимо прекратить приём анальгетиков и желчегонных лекарственных средств, напитков с кофеином. За 5 дней до обследования нужно свести к минимуму физические нагрузки, исключить из рациона вредную, тяжёлую пищу. Кровь из вены сдают натощак, пить можно за 4 часа до забора материала.
Что делать при высоком билирубине?
Чтобы снизить концентрацию печёночного фермента, нужно выявить и устранить основное заболевание, которое вызвал повышение показателей. В терапии используют комплексный подход, – медикаментозное лечение, диета, физиотерапевтические методы.
Фототерапия назначается для стабилизации показателей билирубина и безопасна даже для самых маленьких
Билирубин выше нормы – как лечить:
- Инфузионная терапия – внутривенно вводят специальные растворы, чтобы снять проявления интоксикации, очистить организм.
- Фототерапия – облучение синими лампами, что ускоряет процесс преобразования непрямого билирубина в прямой, метод безопасен даже для маленьких детей.
- Назначение лекарственных средств для устранения признаков основной болезни.
- Коррекция питания.
При незначительном повышении показателей лечение можно проводить в домашних условиях, тяжёлые формы лечат в стационаре.
Медикаментозное лечение
Если билирубин повышен, для коррекции используют различные препараты, действие которых направлено на устранение неприятных симптомов, восстановление печени.
Гепатопротектор Карсил назначают для восстановления нормального уровня билирубина в крови
Какие препараты назначают при повышении билирубина:
- гепатопротекторы – Карсил, Эссенциале форте;
- лекарства на основе урсодезоксихолевой кислоты – Урсосан, Урдокса, устраняют воспалительные процессы, разжижают жёлчь, способствуют её лучшему оттоку;
- противовирусные средства – интерфероны длительного действия, Рибаверин;
- иммуномодуляторы – Тактивин, Тималин;
- антибиотики – Неомицин, Ванкомицин;
- желчегонные препараты – Аллахол, Холагол;
- ферменты – Панзинорм, Фестал;
- энтеросорбенты – Энтеросгель;
- глюкокортикостероиды – Преднизолон, назначают при высоком уровне прямого билирубина;
- Фенобарбитал – назначают при синдроме Жильбера, некоторых других серьёзных печёночных патологиях.
Важно!
Одно из лучших упражнений для нормализации работы печени – наклоны вперёд, колени не сгибать.
Диета при увеличении показателей
Чтобы снизить концентрацию пигмента, необходимо пересмотреть рацион – диету обязательно включают в список лечебных мероприятий.
| Разрешённые продукты | Запрещённые продукты |
|
|
Принимать пищу нужно 5–6 раз в день, порции должны быть небольшими, ужин лёгким за 3 часа до сна, нельзя переедать, голодать, в сутки нужно выпивать не менее 2 л чистой воды без газа.
Чем опасен повышенный билирубин в крови?
При своевременной терапии нормализовать показатели билирубина можно без каких-либо опасных последствий для здоровья
Повышен билирубин – чем это грозит:
- при излишнем скоплении пигмента он проникает в клетки, что приводит к их гибели – нарушается работа всех систем и органов;
- энцефалопатия;
- гиповитаминоз;
- хронический холецистит, образование камней в жёлчном пузыре;
- цирроз, вирусный гепатит, возникают патологические необратимые процессы в печени;
- кома.
При отсутствии лечения повышенный билирубин может привести к образованию камней в желчном пузыре
Особенно опасно значительное отклонение показателей от нормы для детей – наблюдается отклонения в развитии, развивается слепота, глухота.
Профилактика
Чтобы оградить себя от патологий печени, поджелудочной железы и жёлчного пузыря, необходимо правильно и регулярно питаться, избавиться от пагубных привычек, следить за весом.
Следите за состоянием ЖКТ для предотвращения проблем с уровнем билирубина в крови
Предотвратить повышение билирубина поможет своевременная диагностика и лечение заболеваний ЖКТ, укрепление иммунитета.
Уровень билирубина – один из основных показателей работы печени, при повышении показателей развиваются тяжёлые патологии, ухудшается самочувствие в целом. Чтобы снизить значения соблюдайте диету, принимайте лекарства, согласно рекомендациям врача.
Кровь
lechusdoma.ru





 Если одновременно отмечается темная моча, это еще одно указание на возможные проблемы с печенью или желчным пузырем. Кроме того, к «выцветанию» стула может приводить прием некоторых антацидных препаратов, содержащих гидроксид алюминия, а также отдельные формы вирусного гепатита.
Если одновременно отмечается темная моча, это еще одно указание на возможные проблемы с печенью или желчным пузырем. Кроме того, к «выцветанию» стула может приводить прием некоторых антацидных препаратов, содержащих гидроксид алюминия, а также отдельные формы вирусного гепатита.
 е. изменяют активность определенной микрофлоры кишечника, которая начинает продуцировать канцерогенные вещества. Питание, содержащее грубоволокнистую клетчатку, антиоксидантные комплексы витаминов, по мнению некоторых авторов, выполняет защитную функцию по отношению к возникновению КРР и может быть использовано для его профилактики.
е. изменяют активность определенной микрофлоры кишечника, которая начинает продуцировать канцерогенные вещества. Питание, содержащее грубоволокнистую клетчатку, антиоксидантные комплексы витаминов, по мнению некоторых авторов, выполняет защитную функцию по отношению к возникновению КРР и может быть использовано для его профилактики.

 Обследовать толстую кишку не приходит в голову ни больному, ни врачам.
Обследовать толстую кишку не приходит в голову ни больному, ни врачам. По мере роста и метастазирования опухоли симптомы заболевания становятся все более разнообразными, а степень их выраженности возрастает. Несмотря на большое разнообразие, патогномоничных и специфичных только для КРР симптомов нет.
По мере роста и метастазирования опухоли симптомы заболевания становятся все более разнообразными, а степень их выраженности возрастает. Несмотря на большое разнообразие, патогномоничных и специфичных только для КРР симптомов нет. Может измениться форма испражнений — лентовидный кал, появляется чувство инородного тела в прямой кишке.
Может измениться форма испражнений — лентовидный кал, появляется чувство инородного тела в прямой кишке. При таком ложном поносе твердая часть кала не проходит через опухолевый канал и постепенно накапливается в толстой кишке выше опухоли. Без лечения могут развиться обтурационная кишечная непроходимость, перфорация кишки выше опухоли от перерастяжения и, как следствие, каловый перитонит.
При таком ложном поносе твердая часть кала не проходит через опухолевый канал и постепенно накапливается в толстой кишке выше опухоли. Без лечения могут развиться обтурационная кишечная непроходимость, перфорация кишки выше опухоли от перерастяжения и, как следствие, каловый перитонит.
 При прорастании задней стенки влагалища может образоваться ректовагинальный свищ, при этом из влагалища выделяются кал и газы.
При прорастании задней стенки влагалища может образоваться ректовагинальный свищ, при этом из влагалища выделяются кал и газы. Раньше, в 70-е гг., доля врачебных ошибок составляла 10,8% (сейчас — 1,7%), длительность обследования с момента первичного обращения к врачу сократилась в 8 раз.
Раньше, в 70-е гг., доля врачебных ошибок составляла 10,8% (сейчас — 1,7%), длительность обследования с момента первичного обращения к врачу сократилась в 8 раз. Однако далеко не каждый согласен пройти эту процедуру. Существуют определенные показания для проведения колоноскопии: анемия неясного генеза, повышенная температура тела, необъяснимая потеря веса, локальные симптомы поражения кишечника: выделение крови или слизи во время дефекации, боли в проекции толстой кишки, в промежности, возникновение запоров или поносов.
Однако далеко не каждый согласен пройти эту процедуру. Существуют определенные показания для проведения колоноскопии: анемия неясного генеза, повышенная температура тела, необъяснимая потеря веса, локальные симптомы поражения кишечника: выделение крови или слизи во время дефекации, боли в проекции толстой кишки, в промежности, возникновение запоров или поносов. По результатам многочисленных клинических исследований доказано, что в общей популяции, которая не имеет наследственных факторов риска, у пациентов в возрасте 50 лет уже надо проводить колоноскопию.
По результатам многочисленных клинических исследований доказано, что в общей популяции, которая не имеет наследственных факторов риска, у пациентов в возрасте 50 лет уже надо проводить колоноскопию. Иногда пациенты на протяжении долгого времени не обращаются за квалифицированной помощью врача-специалиста, расценивая наличие крови в стуле, как проявление хронического геморроя. Между появлением первых симптомов ЯК и моментом установления диагноза может пройти от 10 месяцев до 5 лет. Гораздо реже ЯК дебютирует остро.
Иногда пациенты на протяжении долгого времени не обращаются за квалифицированной помощью врача-специалиста, расценивая наличие крови в стуле, как проявление хронического геморроя. Между появлением первых симптомов ЯК и моментом установления диагноза может пройти от 10 месяцев до 5 лет. Гораздо реже ЯК дебютирует остро. При воспалении нижних отделов толстой кишки кровь обычно имеет алый цвет и располагается поверх кала. Если же заболевание затронуло большую часть толстой кишки, то кровь появляется в виде сгустков темно-вишневого цвета, перемешанных с каловыми массами. Нередко в стуле пациенты замечают также патологические примеси гноя и слизи. Характерными клиническими признаками ЯК являются недержание кала, безотлагательные позывы на опорожнение кишечника, ложные позывы с выделением из заднего прохода крови, слизи и гноя, практически без каловых масс («ректальный плевок»). В отличие от пациентов с функциональными кишечными расстройствами (синдром раздраженного кишечника) стул у больных ЯК бывает также и в ночное время. Кроме этого, около 50% больных предъявляют жалобы на боли в животе, как правило, умеренной интенсивности. Чаще боли возникают в левой половине живота, после отхождения стула они ослабевают, реже усиливаются.
При воспалении нижних отделов толстой кишки кровь обычно имеет алый цвет и располагается поверх кала. Если же заболевание затронуло большую часть толстой кишки, то кровь появляется в виде сгустков темно-вишневого цвета, перемешанных с каловыми массами. Нередко в стуле пациенты замечают также патологические примеси гноя и слизи. Характерными клиническими признаками ЯК являются недержание кала, безотлагательные позывы на опорожнение кишечника, ложные позывы с выделением из заднего прохода крови, слизи и гноя, практически без каловых масс («ректальный плевок»). В отличие от пациентов с функциональными кишечными расстройствами (синдром раздраженного кишечника) стул у больных ЯК бывает также и в ночное время. Кроме этого, около 50% больных предъявляют жалобы на боли в животе, как правило, умеренной интенсивности. Чаще боли возникают в левой половине живота, после отхождения стула они ослабевают, реже усиливаются. Их появление свидетельствует о тяжелом и распространенном воспалительном процессе в кишечнике. Вследствие интоксикации и потери вместе с жидким стулом и кровью полезных веществ у больного развиваются повышение температуры тела, потеря аппетита, тошнота и рвота, учащение сердцебиения, снижение массы тела, обезвоживание, малокровие (анемия), гиповитаминозы и др. Нередко у пациентов возникают различные нарушения со стороны психо-эмоциональной сферы.
Их появление свидетельствует о тяжелом и распространенном воспалительном процессе в кишечнике. Вследствие интоксикации и потери вместе с жидким стулом и кровью полезных веществ у больного развиваются повышение температуры тела, потеря аппетита, тошнота и рвота, учащение сердцебиения, снижение массы тела, обезвоживание, малокровие (анемия), гиповитаминозы и др. Нередко у пациентов возникают различные нарушения со стороны психо-эмоциональной сферы. ). Как правило, боли мигрируют от одного сустава к другому, не оставляя значимых деформаций. Поражение крупных суставов обычно связано с выраженностью воспалительного процесса в кишечнике, а артропатия мелких суставов протекает независимо от активности ЯК. Длительность описанного суставного синдрома иногда достигает до нескольких лет. Также могут появляться воспалительные изменения позвоночника с ограничением его подвижности (спондилит) и крестцово-подвздошных сочленений (сакроилеит).
). Как правило, боли мигрируют от одного сустава к другому, не оставляя значимых деформаций. Поражение крупных суставов обычно связано с выраженностью воспалительного процесса в кишечнике, а артропатия мелких суставов протекает независимо от активности ЯК. Длительность описанного суставного синдрома иногда достигает до нескольких лет. Также могут появляться воспалительные изменения позвоночника с ограничением его подвижности (спондилит) и крестцово-подвздошных сочленений (сакроилеит). Такие жалобы сопровождают появление воспаления слизистой оболочки глаза (конъюнктивита), радужной оболочки (ирита), белой оболочки глаза (эписклерита), среднего слоя глаза (увеита), роговицы (кератита) и зрительного нерва. Для правильной диагностики пациентам необходима консультация окулиста и проведение исследования с применением щелевой лампы.
Такие жалобы сопровождают появление воспаления слизистой оболочки глаза (конъюнктивита), радужной оболочки (ирита), белой оболочки глаза (эписклерита), среднего слоя глаза (увеита), роговицы (кератита) и зрительного нерва. Для правильной диагностики пациентам необходима консультация окулиста и проведение исследования с применением щелевой лампы. Чтобы исключить диагноз злокачественных заболеваний — такого как рак кишечника,- необходимо сразу провести соответствующие исследования в клинике. Ниже Вы узнаете всю важную информацию про симптом «кровь в стуле».
Чтобы исключить диагноз злокачественных заболеваний — такого как рак кишечника,- необходимо сразу провести соответствующие исследования в клинике. Ниже Вы узнаете всю важную информацию про симптом «кровь в стуле». Такой тип крови в стуле называется гематохезией. Источник кровотечения находится скорее всего в среднем или нижнем отделах желудочно-кишечного тракта (ЖКТ), потому что кровь не могла быть в большом количестве разрушена ни соляной кислотой желудка, ни бактериями.
Такой тип крови в стуле называется гематохезией. Источник кровотечения находится скорее всего в среднем или нижнем отделах желудочно-кишечного тракта (ЖКТ), потому что кровь не могла быть в большом количестве разрушена ни соляной кислотой желудка, ни бактериями.
 Принципиально в каждом отделе может возникать кровотечение, при этом варьируются частота и значение различных причин.
Принципиально в каждом отделе может возникать кровотечение, при этом варьируются частота и значение различных причин. Тогда речь идет о синдроме Мэллори-Вайса, часто встречающегося у алкоголиков, у которых ранее была повреждена слизистая оболочка.
Тогда речь идет о синдроме Мэллори-Вайса, часто встречающегося у алкоголиков, у которых ранее была повреждена слизистая оболочка.  Также они могут перерастать в предраковые состояния, так что, начиная с определенного размера, они в основном подлежат удалению. Следствием таких вмешательств в свою очередь могут быть вторичные кровотечения.
Также они могут перерастать в предраковые состояния, так что, начиная с определенного размера, они в основном подлежат удалению. Следствием таких вмешательств в свою очередь могут быть вторичные кровотечения. При этом обычно подразумевают патологическое увеличение артериовенозных анастомозов под слизистой оболочкой прямой кишки. При дефекации они часто повреждаются, что приводит к налету свежей, часто ярко-красной крови.
При этом обычно подразумевают патологическое увеличение артериовенозных анастомозов под слизистой оболочкой прямой кишки. При дефекации они часто повреждаются, что приводит к налету свежей, часто ярко-красной крови.
 При больших кровопотерях также проводят переливание крови.
При больших кровопотерях также проводят переливание крови. При обследовании толстого кишечника (колоскопии) эндоскоп вводится в прямую кишку и может быть введен вплоть до конечного отдела тонкого кишечника. С помощью этих методов обследования могут быть обнаружены многие возможные причины такие, например, как дивертикул, хроническое воспаление, язвы, варикозные узлы пищевода, полипы толстого кишечника и другие разрастания. Для исследования геморроидальных узлов используется чаще всего ректоскопия. Хотя характер крови в стуле, а также возможные ранее установленные болезни и могут указать на положение источника кровотечения, все же лучше использовать гастродуоденоскопию, особенно в тех случаях, когда конкретное поражение не может быть установлено.
При обследовании толстого кишечника (колоскопии) эндоскоп вводится в прямую кишку и может быть введен вплоть до конечного отдела тонкого кишечника. С помощью этих методов обследования могут быть обнаружены многие возможные причины такие, например, как дивертикул, хроническое воспаление, язвы, варикозные узлы пищевода, полипы толстого кишечника и другие разрастания. Для исследования геморроидальных узлов используется чаще всего ректоскопия. Хотя характер крови в стуле, а также возможные ранее установленные болезни и могут указать на положение источника кровотечения, все же лучше использовать гастродуоденоскопию, особенно в тех случаях, когда конкретное поражение не может быть установлено. При этом два прикрепленных к эндоскопу баллона попеременно надуваются, так что они могут быть продвинуты на длину эндоскопа. Это исследование проводится обычно в два этапа, — исследование верхней части тонкого кишечника с введением зонда через рот, нижней — через анус.
При этом два прикрепленных к эндоскопу баллона попеременно надуваются, так что они могут быть продвинуты на длину эндоскопа. Это исследование проводится обычно в два этапа, — исследование верхней части тонкого кишечника с введением зонда через рот, нижней — через анус.


 Об этих изменениях необходимо срочно сообщить врачу.
Об этих изменениях необходимо срочно сообщить врачу. Уплотнение или опухолевое образование могут быть первыми признаками раннего или запущенного рака. О любой такой находке необходимо сообщить врачу, особенно если Вы это обнаружили только что или опухоль (уплотнение) стала увеличиваться в размерах.
Уплотнение или опухолевое образование могут быть первыми признаками раннего или запущенного рака. О любой такой находке необходимо сообщить врачу, особенно если Вы это обнаружили только что или опухоль (уплотнение) стала увеличиваться в размерах. Кровь в кале действительно является тревожным сигналом, который нельзя игнорировать, однако наблюдаться этот симптом может не только при онкологии кишечника, но и при ряде других заболеваний.
Кровь в кале действительно является тревожным сигналом, который нельзя игнорировать, однако наблюдаться этот симптом может не только при онкологии кишечника, но и при ряде других заболеваний.


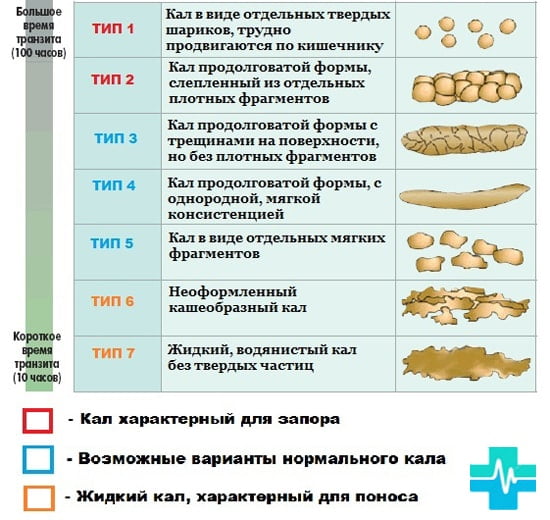 У каждой кишечной инфекции своя специфическая клиническая картина, но в общих чертах ход развития большинства кишечных инфекций напоминает язвенный колит.
У каждой кишечной инфекции своя специфическая клиническая картина, но в общих чертах ход развития большинства кишечных инфекций напоминает язвенный колит.

 Вы можете лучше всего помочь своему врачу в диагностике причины черного стула, предоставив полные ответы на следующие вопросы:
Вы можете лучше всего помочь своему врачу в диагностике причины черного стула, предоставив полные ответы на следующие вопросы: Несвоевременная диагностика и лечение черного стула может привести к опасным для жизни осложнениям, таким как:
Несвоевременная диагностика и лечение черного стула может привести к опасным для жизни осложнениям, таким как:

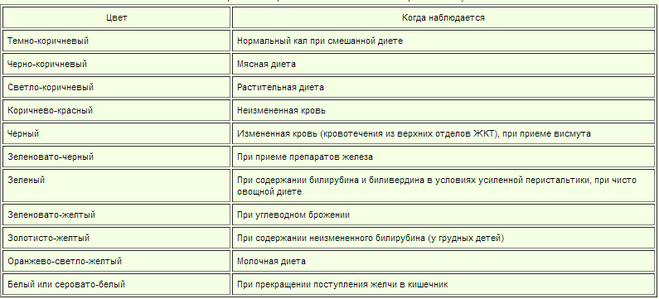
 Причиной может быть и бактериальная инфекция.
Причиной может быть и бактериальная инфекция.
 Распространенные заболевания желудка или изменение привычки кишечника — обычное явление. Однако они не всегда означают, что у вас серьезное заболевание, например, колоректальный рак. Узнайте о симптомах. Свяжитесь со своим врачом, если симптомы не исчезнут или присутствует более одного симптома.
Распространенные заболевания желудка или изменение привычки кишечника — обычное явление. Однако они не всегда означают, что у вас серьезное заболевание, например, колоректальный рак. Узнайте о симптомах. Свяжитесь со своим врачом, если симптомы не исчезнут или присутствует более одного симптома.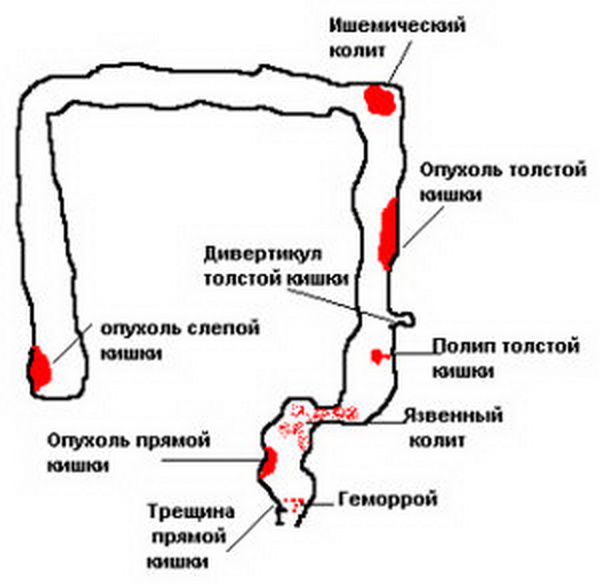 Страх перед диагнозом рака не должен удерживать вас от посещения врача, если вы испытываете симптомы. Скорее всего, ваши симптомы можно вылечить. Если есть подозрение на рак, то чем раньше он будет обнаружен, тем лучше будет. Почти 90% колоректального рака легко поддаются лечению, если его диагностировать на ранних стадиях.
Страх перед диагнозом рака не должен удерживать вас от посещения врача, если вы испытываете симптомы. Скорее всего, ваши симптомы можно вылечить. Если есть подозрение на рак, то чем раньше он будет обнаружен, тем лучше будет. Почти 90% колоректального рака легко поддаются лечению, если его диагностировать на ранних стадиях. Но если вы заметили одно из этих изменений, обратитесь к врачу.
Но если вы заметили одно из этих изменений, обратитесь к врачу. Состояние может быть вызвано непереносимостью определенных продуктов питания, лекарств, стрессом или воздействием бактерий (что часто наблюдается во время путешествий). У большинства людей несколько раз в год будет развиваться диарея в легкой форме.В большинстве случаев заболевание проходит в течение двух-трех дней. Ваш лечащий врач должен исследовать диарею, которая длится более трех дней.
Состояние может быть вызвано непереносимостью определенных продуктов питания, лекарств, стрессом или воздействием бактерий (что часто наблюдается во время путешествий). У большинства людей несколько раз в год будет развиваться диарея в легкой форме.В большинстве случаев заболевание проходит в течение двух-трех дней. Ваш лечащий врач должен исследовать диарею, которая длится более трех дней.
 Свяжитесь со своим врачом, чтобы он оценил и определил причину.
Свяжитесь со своим врачом, чтобы он оценил и определил причину.




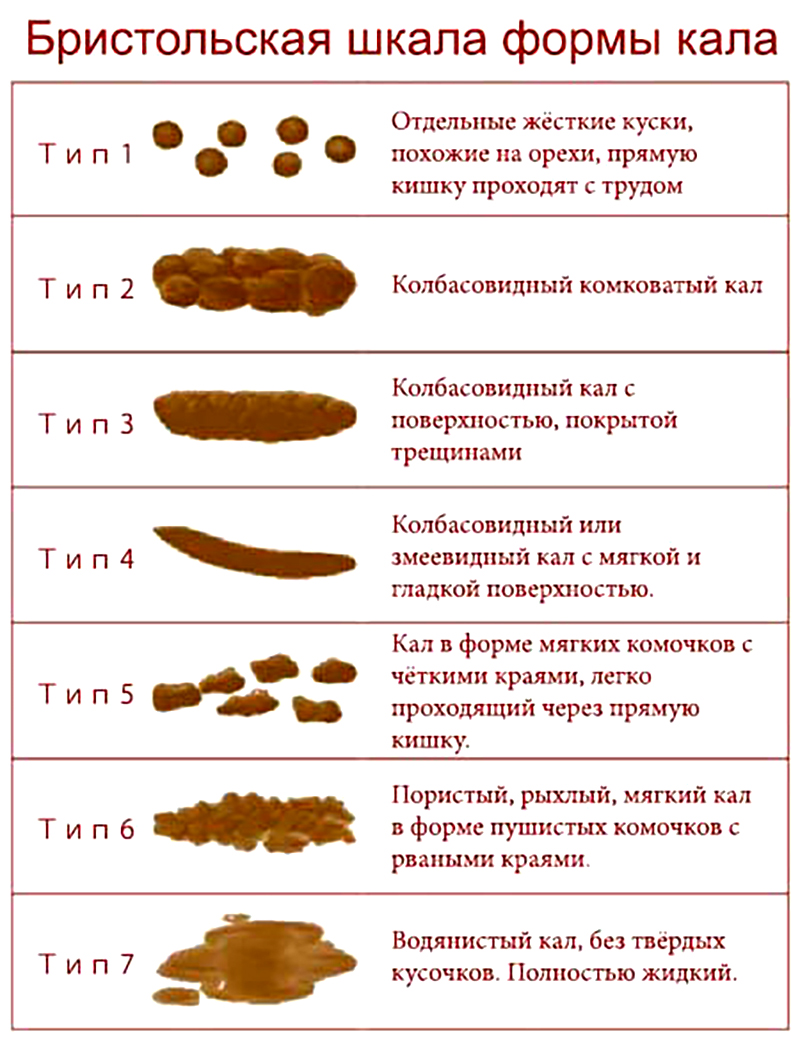
 Джонсон, я понимаю, что вам сложно найти время на диагностические тесты и что у вас есть обязанности на работе. Однако я думаю, что очень важно выяснить, что вызывает темный стул и боль в животе. Темный стул может быть симптомом желудочно-кишечного кровотечения, которое может иметь опасные последствия при неправильном лечении.С вашего разрешения мы проведем необходимые тесты и проведем их в кратчайшие сроки; мы хотим быть внимательными, чтобы ничего не упустить. У вас есть еще вопросы? »
Джонсон, я понимаю, что вам сложно найти время на диагностические тесты и что у вас есть обязанности на работе. Однако я думаю, что очень важно выяснить, что вызывает темный стул и боль в животе. Темный стул может быть симптомом желудочно-кишечного кровотечения, которое может иметь опасные последствия при неправильном лечении.С вашего разрешения мы проведем необходимые тесты и проведем их в кратчайшие сроки; мы хотим быть внимательными, чтобы ничего не упустить. У вас есть еще вопросы? » Ибупрофен часто маскирует боль, связанную с основным гастритом. Как только язва развивается, а боль и кровопотеря усиливаются, внезапно появляются симптомы.
Ибупрофен часто маскирует боль, связанную с основным гастритом. Как только язва развивается, а боль и кровопотеря усиливаются, внезапно появляются симптомы. Похудение у этого пациента, скорее всего, связано с болью в животе во время еды, которая может привести к снижению аппетита.Более того, в США снижается заболеваемость раком желудка. Хотя рак желудка определенно следует исключить, это наименее вероятный из дифференциальных диагнозов.
Похудение у этого пациента, скорее всего, связано с болью в животе во время еды, которая может привести к снижению аппетита.Более того, в США снижается заболеваемость раком желудка. Хотя рак желудка определенно следует исключить, это наименее вероятный из дифференциальных диагнозов. Если вы испытываете ректальное кровотечение, вы можете увидеть кровь по-разному: на туалетной бумаге во время вытирания, в воде унитаза или в фекалиях. Он может быть разного цвета, от ярко-красного до темно-бордового и до черного.
Если вы испытываете ректальное кровотечение, вы можете увидеть кровь по-разному: на туалетной бумаге во время вытирания, в воде унитаза или в фекалиях. Он может быть разного цвета, от ярко-красного до темно-бордового и до черного. Например, геморрой может вызвать ректальное кровотечение. Обычно это длится недолго, и геморрой часто легко поддается лечению. Однако ректальное кровотечение иногда может быть признаком серьезного заболевания, такого как колоректальный рак. Важно отслеживать любое кровотечение, которое у вас есть.Если он тяжелый, частый или вызывает у вас беспокойство, позвоните своему врачу, чтобы проверить его.
Например, геморрой может вызвать ректальное кровотечение. Обычно это длится недолго, и геморрой часто легко поддается лечению. Однако ректальное кровотечение иногда может быть признаком серьезного заболевания, такого как колоректальный рак. Важно отслеживать любое кровотечение, которое у вас есть.Если он тяжелый, частый или вызывает у вас беспокойство, позвоните своему врачу, чтобы проверить его. Это может произойти, если у вас очень небольшое количество крови в стуле — это называется скрытым кровотечением.
Это может произойти, если у вас очень небольшое количество крови в стуле — это называется скрытым кровотечением.

 Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика

 К ним относятся:
К ним относятся:
 Например, это может произойти, если вам нужно сильно напрячься, чтобы опорожнить стул, или если у вас геморрой.
Например, это может произойти, если вам нужно сильно напрячься, чтобы опорожнить стул, или если у вас геморрой. Также это может быть признаком остриц, особенно у детей.
Также это может быть признаком остриц, особенно у детей.





 Диарея также может указывать на более серьезную проблему.
Диарея также может указывать на более серьезную проблему. Во многих случаях врачи не находят причину диареи. В большинстве случаев диарея проходит сама по себе в течение 4 дней, и искать причину нет необходимости.
Во многих случаях врачи не находят причину диареи. В большинстве случаев диарея проходит сама по себе в течение 4 дней, и искать причину нет необходимости.



 Пульс может быть высоким или низким. Существует определенная норма по возрастам у женщин. На показатели пульса могут влиять физические нагрузки.
Пульс может быть высоким или низким. Существует определенная норма по возрастам у женщин. На показатели пульса могут влиять физические нагрузки.












