Как провести чистку лица дома
В мировой литературе, начиная с древней эпохи и заканчивая нашим временем, при описании красавиц обязательно упоминалась их гладкая, словно цветочный лепесток, нежная, с ровным цветом кожа прелестного личика. Не отстает от литературы и живопись. Века сменяли друг друга. Каноны красоты – тоже.
Но красивая, чистая кожа никогда не сдавала своих позиций. Разве можно представить Кармен, Анну Каренину или Незнакомку Блока, с шелушащимся лицом? Или Сикстинскую Мадонну в густой россыпи прыщей? Кто-нибудь вообще вспомнит литературную главную героиню с нездоровой кожей?
Допустимы разве что веснушки да родинки. И то не слишком часто. До сих пор чистая, ухоженная кожа лица является непременным атрибутом женской красоты. Но, к великому сожалению, экология необратимо ухудшается.
Продукты питания все больше напичканы вреднющей для организма химией, а люди намного чаще подвергаются стрессам. В этих условиях становится все труднее поддерживать кожу в хорошем состоянии. Она постоянно загрязняется городской пылью и отравляется газами.
Она постоянно загрязняется городской пылью и отравляется газами.
В итоге лицо покрывается комедонами или черными точками, а также всевозможными воспалениями. Особенно от этих неприятных явлений страдают обладательницы жирной и смешанной кожи.
Чистка лица в домашних условиях
Чтобы избежать подобного, необходимо регулярно проводить чистку лица. Если позволяют средства и время, то за помощью можно обратиться в косметологический кабинет и на этом закончить чтение статьи. Для тех же, кто хочет узнать о чистке лица в домашних условиях, мы расскажем о ней подробно.
Это не так сложно, а некоторые даже находят в процедуре своеобразное удовольствие. Но сначала упомянем о некоторых нюансах. Прежде всего, надо хорошенько очистить кожу от поверхностных загрязнений с помощью геля для умывания или других средств, которыми вы привыкли пользоваться.
Кстати, не забываем про руки – они тоже должны приближаться к стерильной чистоте, иначе есть риск занести какую-нибудь заразу. Если на вашем лице уже есть угревая сыпь или другие воспаления, то с чисткой нужно повременить и обратиться к врачу в клинику лечебной косметологии. А уже после избавления от проблемы разрешается данная чистка лица в домашних условиях.
Если на вашем лице уже есть угревая сыпь или другие воспаления, то с чисткой нужно повременить и обратиться к врачу в клинику лечебной косметологии. А уже после избавления от проблемы разрешается данная чистка лица в домашних условиях.
Теперь поговорим о самой процедуре: чистка лица в домашних условиях.
У нас имеется несколько вариантов:
Чистка лица в домашних условиях механическим способом
После умывания на лицо наносится скраб, который можно купить, либо приготовить в домашних условиях. Это может быть смесь сахара или кукурузной муки с оливковым маслом; молотый кофе со сметаной, йогуртом, кефиром; морская соль с добавлением меда, персикового или миндального масла.
Главное, чтобы твердые частицы были достаточно мелкими и не царапали кожу. Скраб массируется в течение 3-5 минут и смывается. Затем делается паровая ванночка для лица. Это когда лицо держится над кастрюлей с только что вскипяченной водой в течение 10-15 минут под полотенцем.
В воду можно добавить несколько капель эфирных масел, подходящих для вашего типа кожи, или же лечебные травы, которые вы любите (календула, ромашка, мята и т. д.). После того как лицо распарилось, поры на коже раскрылись, самое время приступать к избавлению от комедонов.
д.). После того как лицо распарилось, поры на коже раскрылись, самое время приступать к избавлению от комедонов.
Перед процедурой надо протереть лицо трехпроцентной перекисью водорода и продезинфицировать руки. Комедоны выдавливаются подушечками пальцев, но ни в коем случае не ногтями, иначе на поверхности могут появиться рубцы. Некоторые умудряются давить черные и белые точки при помощи стерильных салфеток, чтобы максимально обезопасить кожу от занесения инфекции.
В случае, когда комедон не выходит наружу, лучше оставить его в покое, пока он не созреет. Время от времени надо протирать кожу перекисью водорода. Использование спирта и его производных крайне нежелательно, потому что он пересушивает кожу и сужает поры, отчего выдавливание комедонов значительно усложняется. А вот по окончании чистки спиртосодержащие тоники будут весьма кстати. Заканчивает процедуру увлажняющий крем.
Механическую чистку следует проводить не чаще одного раза в два месяца вечером, так как лицо после нее выглядит не лучшим образом: пятнистым и красным. В чувство кожа приходит примерно к следующему вечеру.
В чувство кожа приходит примерно к следующему вечеру.
Чистка лица в домашних условиях с помощью маски-скраба из соды и соли
В отличие от первого варианта ее можно использовать гораздо чаще, один или два раза в неделю, как только появляются комедоны. Готовится она из равных долей соли мелкого помола и обычной питьевой соды. Смесь наносится на влажное намыленное лицо и массируется несколько минут круговыми движениями, в особенности там, где наблюдается наибольшее количество комедонов.
Затем маска держится в течение 5-10 минут. Ничего страшного, если будет ощущаться небольшое жжение. По истечении данного времени маска смывается водой, а лицо протирается подходящим к типу кожи лосьоном-тоником.Эту маску надо применять постоянно.
И в результате лицо постепенно очистится от черных точек, а кожа приобретет ухоженный, радующий глаз вид.
Чистка лица в домашних условиях бадягой
Это одно из самых действенных средств. Оно хорошо отшелушивает, разглаживает кожу и расширяет сосуды.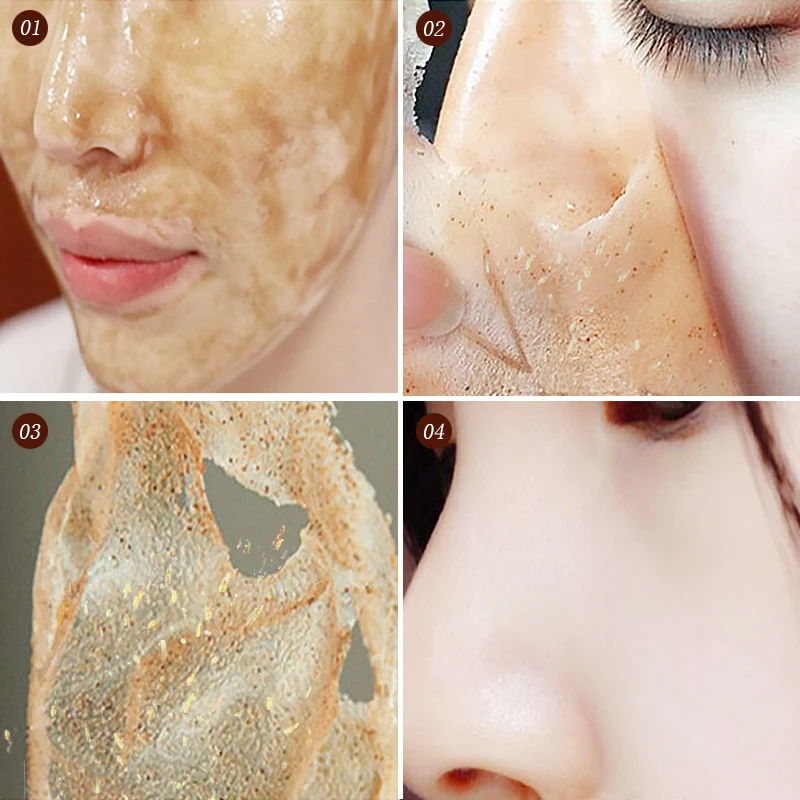 Но, к сожалению, обращаться с ним следует осторожно. Если переусердствовать – случится катастрофа, особенно с сухой, чувствительной кожей. А когда она воспалена, то бадягу нельзя использовать ни в коем случае! Выпускается бадяга в виде порошка или геля и продается в аптеках.
Но, к сожалению, обращаться с ним следует осторожно. Если переусердствовать – случится катастрофа, особенно с сухой, чувствительной кожей. А когда она воспалена, то бадягу нельзя использовать ни в коем случае! Выпускается бадяга в виде порошка или геля и продается в аптеках.
Гель по своему воздействию более щадящее средство, но чаще всего в продаже встречается порошок. Чтобы сделать маску, в него надо добавить трехпроцентную перекись водорода и перемешать в кашицу. Равномерно, тонким слоем нанести на кожу и оставить на 15 минут.
Тщательно ополоснуть теплой водой. Так как бадяга – сильнодействующий препарат, то лицо может ощутимо покалывать. А после маски кожа покраснеет от притока крови. Впрочем, через несколько часов все нормализуется. От шелушения на лицо накладывается увлажняющий крем.
Чистка лица в домашних условиях с помощью маски из глины
В аптеках и магазинах продаются разные цвета косметической глины, и подобрать подходящую для каждого типа кожи не составит труда. Глина – прекрасный природный продукт, который спасет от комедонов, освежит и оздоровит лицо.
Глина – прекрасный природный продукт, который спасет от комедонов, освежит и оздоровит лицо.
Для очищения от черных точек глину разводят водой или травяным отваром до густоты сметаны и наносят на кожу лица. Когда маска слегка подсохнет, ее осторожно массируют влажными пальцами. Через несколько минут, когда глина скатается с кожи, ее смывают и делают пилинг подходящим скрабом.
После любой чистки лица в домашних условиях рекомендуется не только наносить крем, но и не полениться сделать увлажняющую маску от шелушения. Например, медовую. Надо взять по одной столовой ложке меда и оливкового масла, нагреть на водяной бане. На 15 минут нанести на свое лицо, а потом все смыть теплой водой.
Как очистить лицо в домашних условиях?
Маска для лица: PixabayСияющая и нежная кожа — залог красоты каждой девушки и женщины. В ежедневной суете не всегда хватает времени на посещение салонов красоты. Зная, как очистить лицо в домашних условиях, можно вписать эту процедуру даже в самый насыщенный график и сэкономить кругленькую сумму на посещении косметолога.
Чистка лица в домашних условиях: очищающие маски
Ежедневное пользование декоративной косметикой, пыль, неправильное умывание — все это в значительной мере загрязняет кожу лица. Чтобы она снова стала упругой и шелковистой, нужно уделять особое внимание чистке лица. Обычных лосьонов и тоников недостаточно — следует более глубоко очищать поры, используя пилинги и скрабы. При этом помните, что с такими средствами нужно быть аккуратнее. Чтобы не навредить коже, рекомендуем предварительно проконсультироваться со специалистом, который подберет подходящий состав и расскажет, как правильно его использовать)
Читайте также
Как сделать слайм в домашних условиях
Произвести чистку лица в домашних условиях просто, если использовать проверенные годами рецепты из простых ингредиентов:
1. Молотый кофе и мед.
Для приготовления скраба понадобится:
- мед — 2 ч. л.
- сахар — 0,5 ч. л.
- кофе — 1 ч. л.
- лимонный сок — 1 ч. л.
Тщательно смешать все компоненты и дать настояться 5–10 минут. Нанести на лицо и втирать круговыми движениями. Как только кожа начнет краснеть, смыть и промокнуть мягким полотенцем.
Нанести на лицо и втирать круговыми движениями. Как только кожа начнет краснеть, смыть и промокнуть мягким полотенцем.
Мед обеспечивает антисептическое действие, а лимонный сок глубоко очищает и подсушивает жирные участки.
2. Маска из овсяных хлопьев.
Данный продукт — универсальное очищающее средство для любой кожи.
Для сухого типа кожи:
- банан — 1 шт.
- овсяные хлопья — 50 г
- молоко — 200 г
Читайте также
Скраб из кофе и меда в домашних условиях
Овсяные хлопья залить горячим молоком и смешать до однородной массы. После остывания добавить измельченный банан и нанести на лицо на 15 минут.
Банан и молоко питают кожу. Для закрепления результата после применения маски используйте нежирный крем.
Для жирной, нормальной и комбинированной кожи:
- нежирная сметана — 1 ст. л.
- хлопья — 1 ст. л.
- сок лимона — 1 ч. л.
Смешать овсянку со сметаной до состояния кашицы и аккуратно добавить лимонный сок.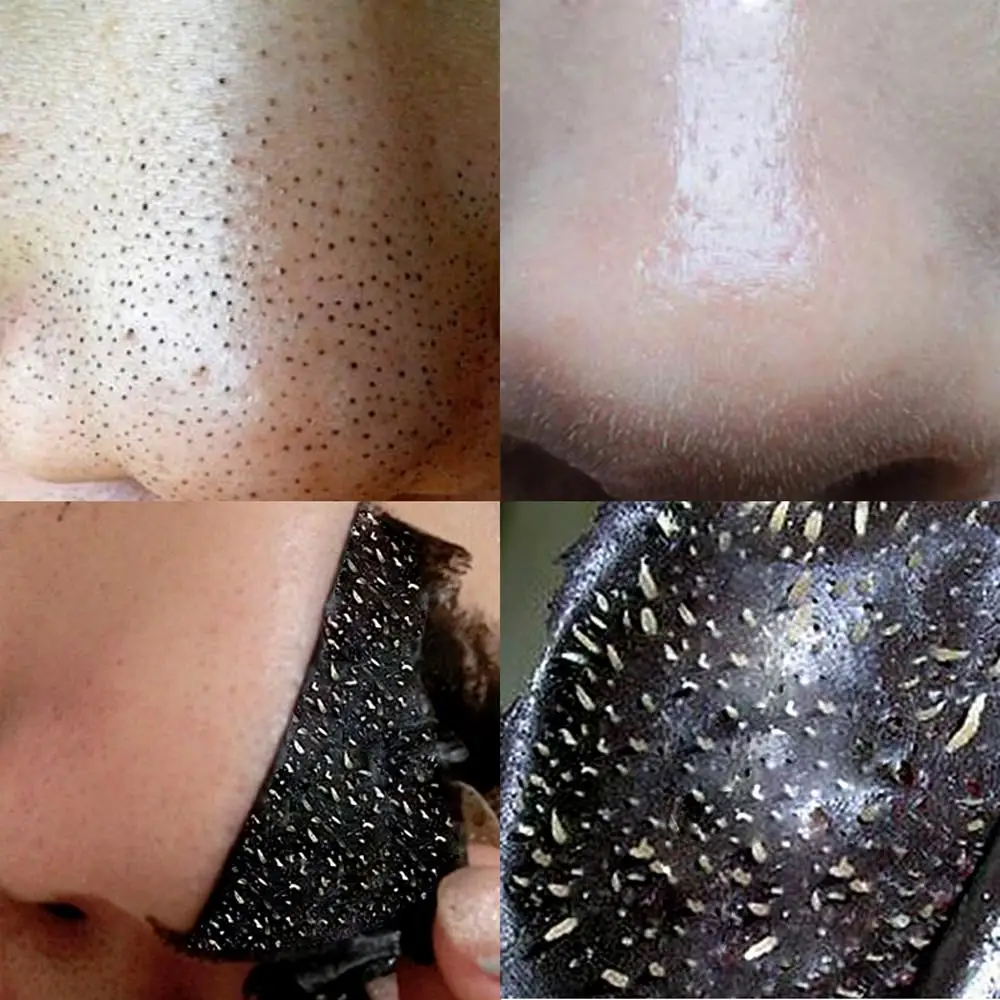 Наносить маску на чистую (желательно распаренную) кожу на 15–20 минут. Рекомендуется применять не чаще раза в неделю.
Наносить маску на чистую (желательно распаренную) кожу на 15–20 минут. Рекомендуется применять не чаще раза в неделю.
Чистка лица в домашних условиях не менее эффективна, чем салонные процедуры. Используя один из методов хотя бы раз в неделю, легко поддерживать кожу в идеальном состоянии.
Читайте также
Касторовое масло для бровей: способ применения
3. Косметическая глина.
Одно из самых эффективных очищающих средств — косметическая глина. Она глубоко очищает кожу лица, насыщает ее полезными микроэлементами и витаминами. В приготовлении проста. Смешать глину с водой до консистенции сметаны и нанести на распаренное лицо на 10–15 минут. После этого тщательно смыть и увлажнить кремом.
Как очистить лицо: сода от прыщей
На кухне каждой хозяйки найдется коробочка с пищевой содой. С ее помощью можно готовить эффективные маски от прыщей, делающие кожу чистой и здоровой.
Самый простой метод — добавление щепотки соды в готовые средства: тонизирующие лосьоны, пенки для умывания или молочко для снятия макияжа. Этот способ качественно предотвращает появление прыщей.
Этот способ качественно предотвращает появление прыщей.
Читайте также
Как убрать загар с лица в домашних условиях быстро
Соляной пилинг
Подсушить склонную к жирности кожу и глубоко очистить поры можно при помощи соды и соли. Также это средство понадобится тем, кто желает узнать, как избавиться от пигментных пятен на лице. Для этого в равных долях необходимо смешать составляющие — соль и соду мелкого помола. На лицо наносят вспененное детское мыло. Полученную сухую смесь присыпают на пену и вращательными движениями втирают в лицо. После процедуры смыть холодной водой. Отметим, что подобную процедуру не проводят на воспаленной коже. Если столкнулись с такой проблемой, рекомендуем отправиться к косметологу.
Мука и сода
Еще одним ответом на вопрос, как избавиться от прыщей на лбу и других участках, станет использование обычной муки. Для этого берут муку (2–3 столовые ложки) и соду (1 чайная ложка). Тщательно смешивают, добавляют теплую воду, размешивают до консистенции сметаны.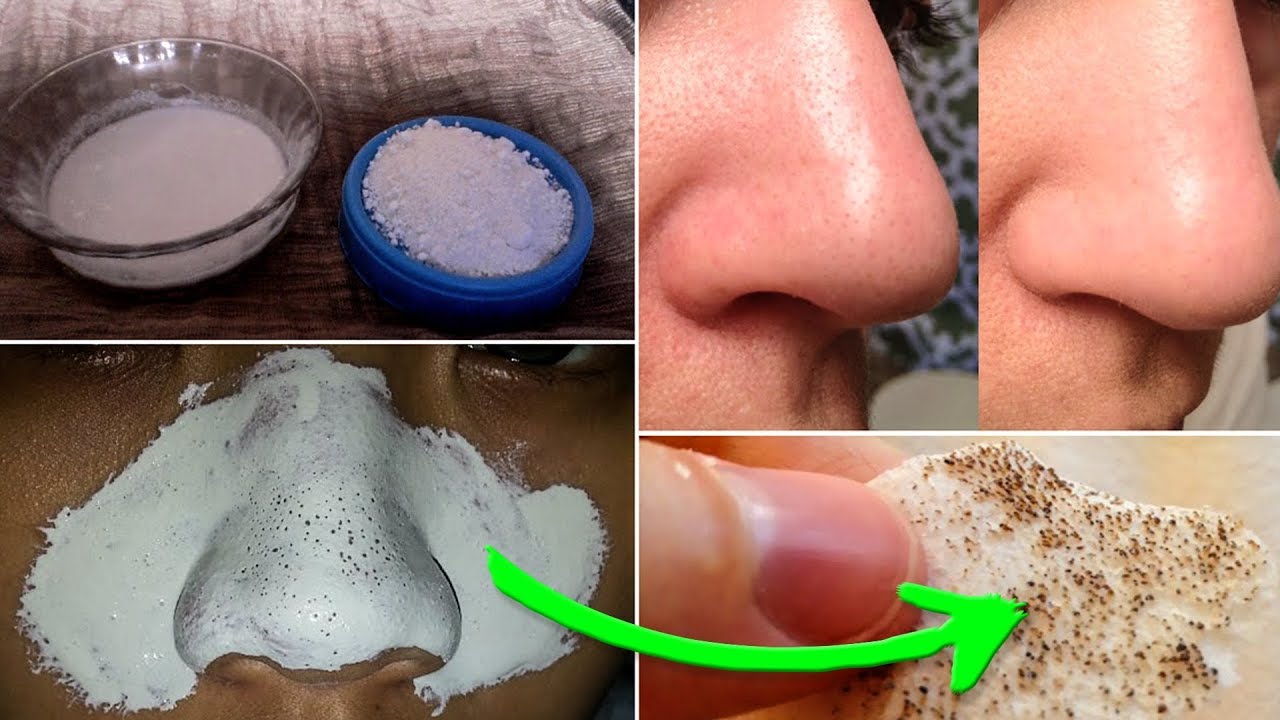 Наносят маску на кожу раз в несколько недель на 10–15 минут до полного высыхания.
Наносят маску на кожу раз в несколько недель на 10–15 минут до полного высыхания.
Читайте также
Как лечить бронхит в домашних условиях
Как очистить лицо от черных точек?
Выделения кожного сала, нетщательное удаление декоративной косметики и плохое очищение от пыли закупоривают поры, из-за чего возникают черные точки. Проблема широко распространена, но избавиться от нее можно при помощи масок от черных точек из подручных средств:
1. Маска из активированного угля.
Если вы не знаете, как избавиться от черных точек на носу, средство из активированного угля — лучшее решение. Для приготовления косметического средства понадобится:
- желатин — 1 упаковка
- активированный уголь — 3 таблетки
- молоко — 50 г
Необходимо измельчить таблетки угля и смешать их с желатином до однородной массы. Помешивая, аккуратно влить теплое молоко. Полученную кашицу наносить на проблемные зоны (нос, лоб, подбородок) до полного высыхания. Маска снимается пленкой, тем самым глубоко очищая поры.
Читайте также
Как вывести соль из организма народными средствами
Маска для лица: UGC2. Яблочно-медовая маска.
Кроме очищающего эффекта, средство обладает смягчающим и антисептическим действием. Оно подойдет для сухой и комбинированной кожи. Вам понадобится:
- яблоко — 1 шт.
- жидкий мед — 5 ст. л.
Яблоко натереть на крупной терке и смешать с медом. Лицо распарить и нанести полученную смесь на 15 минут. Смыть теплой водой и увлажнить кремом.
Обратите внимание, что представленная информация дает лишь общее представление об очищении кожи. Рекомендуем посетить врача-специалиста, прежде чем применять описанные способы лечения.
Быть красивой и свежей можно и без дорогостоящих средств. Чистка лица дома не займет много времени и сил: нужные составляющие для полезных масок, скрабов и пилингов найдутся на любой кухне.
Читайте также
Отбеливающие маски для лица в домашних условиях
Внимание! Материал носит лишь ознакомительный характер.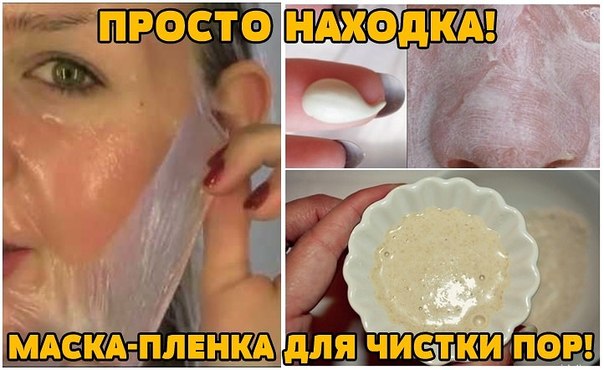 Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Автор: кандидат медицинских наук Анна Ивановна Тихомирова
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Оригинал статьи: https://www.nur.kz/family/beauty/1594324-kak-ochistit-lico-v-domashnikh-usloviyakh/
Чистка лица в домашних условиях для всех типов кожи
Не всегда есть возможность посетить косметолога. На это могут быть разные причины, финансы, время, сложно найти грамотного специалиста в регионе. В таких случаях на помощь придет чистка лица в домашних условиях. Ведь какими бы ни были причины, проблема ухода за кожей лица и его очищения никуда не девается.
На первый взгляд чистка лица в домашних условиях звучит как нечто сложное и практически невыполнимое. Может показаться, что такой процедурой не добиться хороших результатов. Тем не менее, это не так. Конечно, чистка с использованием специальных средств и аппаратуры очень удобна и действенна. Но и чистка своими силами может быть достаточно эффективной. Главное выполнять ее учитывая все нюансы, не торопясь.
Может показаться, что такой процедурой не добиться хороших результатов. Тем не менее, это не так. Конечно, чистка с использованием специальных средств и аппаратуры очень удобна и действенна. Но и чистка своими силами может быть достаточно эффективной. Главное выполнять ее учитывая все нюансы, не торопясь.
В этой статье вы узнаете, как выполнить чистку лица дома и сделать её безопасно и качественно. Мы расскажем способы чистки, как выполнить уход после чистки, приведем пошаговую инструкцию, а также поделимся, какие есть противопоказания к процедуре.
Способы чистки лица
Чистка лица устраняет загрязнение кожи, сужает поры. Ниже мы рассмотрим особенности техник. Если вместе с очищением необходимо подтянуть кожу, убрать морщины, то здесь на помощь приходит SMAS лифтинг – видимый эффект уже после первой процедуры!
Какие виды чистки нам предлагает сфера красоты:
- Механическая чистка. При проведении механической, или как ее ещё называют ручной чистки лица используются различные скрабы и инструменты.
 С помощью специальных инструментов, таких как ложечка или петля из пор извлекаются загрязнения. Это сопровождается распаривание кожи, скрабированием и нанесением средств для сужения пор и ухода.
С помощью специальных инструментов, таких как ложечка или петля из пор извлекаются загрязнения. Это сопровождается распаривание кожи, скрабированием и нанесением средств для сужения пор и ухода. - Ультразвуковая чистка. Данный вид чистки предполагает наличие специальной косметологической аппаратуры. Этот способ хорош тем, что при нем не травмируется кожа. Ультразвуковой волной удаляются загрязнения из закупоренных пор и угревых зон.
- Атравматическая чистка. Такой способ имеет минимум механического воздействия на кожные покровы. На лицо наносится специальный состав с содержанием кислот. Он размягчает и растворяет камедоны, а также сокращает поры. Этот способ считается достаточно нежным и деликатным.
- Вакуумная чистка. Данная процедура выполняется при помощи вакуумной трубки. Она в прямом смысле вытягивает загрязнения, улучшая кровообращение и повышая тонус кожи. Метод вакуумной чистки совершенно безболезнен и редко вызывает воспаления.
- Лазерная чистка. При таком способе очистки лазер разрушает загрязнения воздействуя изнутри.
 Данный метод можно попробовать только в косметологическом кабинете.
Данный метод можно попробовать только в косметологическом кабинете. - Химический пилинг. Для его выполнения потребуются средства с содержанием специальных кислот. Они наносятся на кожу и снимают ороговевший слой эпидермиса. В зависимости от кожи и имеющихся проблем такое очищение может быть поверхностным, средним либо же глубоким.
- Голливудская чистка. На сегодняшний день эта процедура пользуется большой популярностью среди девушек. Голливудская чистка выполняется с использованием хлористого кальция, фитиновой кислоты и другими кислотами. Несмотря на ажиотаж возле процедуры, необходимо учитывать, что влияние фитиновой кислоты на кожу не изучено до конца.
В нашем случае это будет механическая глубокая чистка лица в домашних условиях. Какие результаты можно ожидать от такой чистки:
- улучшение кровообращения;
- насыщение кислородом;
- ускорение процесса регенирации клеток кожи;
- удаление верхнего ороговевшего слоя;
- очищение от загрязнений;
- выведение токсинов;
- восстановление защиты дермы;
- уменьшение количества угрей и камедонов;
- снижение повторного появления угрей и камедонов;
- восстановление рН баланса кожи;
- улучшение цвета лица.

Показания и противопоказания к процедуре
По статистике, у 80% людей, проживающих в крупных городах в конце концов появляется проблема угрей и камедонов. Проблемы с кожей могут провоцировать различные факторы, это и образ жизни, и питание, и наличие стресса. Поэтому каждому человеку независимо от пола и возраста нужно выполнять правильное очищение кожи лица. Но в некоторых случаях придется перенести процедуру или выполнять ее только на сеансе у косметолога, а иногда и вовсе исключить.
Показания к проведению процедуры чистки лица:
- жирный тип кожи;
- расширенные поры;
- черные точки;
- угри;
- себорея;
- акне в лёгкой форме;
- миллеумы.
Противопоказания:
- дерматит;
- экзема;
- псориаз;
- розацеа;
- родинки;
- герпес.
Относительные противопоказания:
- аллергия на какие-либо косметические средства;
- чувствительная кожа;
- наличие большого количества воспалённых участков с акне, размером более 10 мм;
- хронические заболевания лёгких и дыхательных путей;
- купероз;
- наличие ран и свежих ссадин;
Если у вас имеются противопоказания мы советуем обратиться к косметологу, чтобы исключить риски осложнений после самостоятельной процедуры.
Что нужно, чтобы сделать чистку лица дома
Чистка лица даст нужные результаты только если выполнить ее на подготовленной коже. В противном случае чистка не принесет эффекта.
Чтобы провести подготовку, нужно очистить кожу средством, подходящим для вашего типа кожи. Мы уже рассказывали о том, какие средства для умывания подходят для разных типов кожи. Для жирной кожи это будет гель, а для сухой пенка или молочко.
Затем нужно проскрабировать кожу. Для этого возьмите скраб с гладкими или мелкими гранулами и помассируйте кожу круговыми движениями в течение 5 минут. Затем смойте теплой водой. В домашних условиях можно сделать скраб самостоятельно из сметаны или натурального йогурта и молотого кофе. Хорошим эффектом при очищении также отличаются пилинг на основе кислот. Ищите в составе миндальную, молочную, гликолевую кислоту.
Не используйте средства с содержанием минеральной воды и масел. Они закупоривают поры.
После очищения кожи не наносите на лицо тоников, кремов, эссенций и других средств по уходу.
Как сделать чистку лица в домашних условиях
Прежде чем приступить к непосредственной чистке обязательно подготовьте кожу вышеуказанными методами.
Пошаговое руководство как сделать чистку лица в домашних условиях:
Распаривание. После очищения кожу необходимо распарить. Для этого есть два способа. Первый заключается в прикладывании горячего полотенца на лицо на 10-15 минут. Второй в «домашней сауне». Для этого заварите ромашку и подержите лицо над паром 15 минут, закрыв голову полотенцем так, чтобы воздух не проникал внутрь. Распаривание поможет расширить поры, таким образом чистка лица пройдет более легко и безболезненно.
Удаление акне. После того, как поры расширены нужно удалить загрязнения, и освободить поры от черных точек. Для этого воспользуйтесь специальным инструментом под названием петля. Либо же это можно сделать руками. Старайтесь не выдавливать ногтями, лучше это делать подушечками пальцев. Не торопитесь, чтобы не повредить кожу. В обоих случаях важно продезинфицировать то, чем вы выдавливаете акне. Для этого используйте перекись водорода. Если пальцы скользят, намотайте на них чистую марлю. Если прыщики не поддаются, лучше оставить их в покое. После того, как гной удален протрите лицо антисептиком. Поддержание чистоты во время процедуры крайне важно. При несоблюдении дезинфицирующих мер можно занести инфекцию и грязь. Выдавливать можно только созревшие прыщики. Воспалённые угри, содержащие кисты лучше не трогать.
В обоих случаях важно продезинфицировать то, чем вы выдавливаете акне. Для этого используйте перекись водорода. Если пальцы скользят, намотайте на них чистую марлю. Если прыщики не поддаются, лучше оставить их в покое. После того, как гной удален протрите лицо антисептиком. Поддержание чистоты во время процедуры крайне важно. При несоблюдении дезинфицирующих мер можно занести инфекцию и грязь. Выдавливать можно только созревшие прыщики. Воспалённые угри, содержащие кисты лучше не трогать.
Успокаивающий этап. После удаления загрязнений приложите к покраснениям лёд на 2 минуты.
Маска. Нанесите на лицо маску из глины. Для жирного и смешанного типа кожи подойдёт белая, голубая и зелёная глина. Для сухой и чувствительной красная и серая глина. А для нормальной кожи отличным выбором станет черная глина. Такая маска после чистки послужит хорошим завершающим этапом. Глина помогает сузить поры, снять микровоспаления и повторно обеззаразить кожу. Нанесите глину на лицо на 15-20 минут, а затем смойте теплой водой.
Тонизирование. Протрите лицо тоником или нанесите сыворотку. После чистки проблемной кожи лучше использовать средства, содержащие салициловую, гиалуроновую кислоту или алое вера.
Увлажнение. После глубокой чистки лица важно восстановить защитный естественный баланс и увлажнить кожу. Нанесите на лицо крем. Отлично, если в его составе есть витамин Е, он поможет сделать кожу более устойчивой к внешним раздражителям.
Уход за кожей после процедуры
В первые дни после процедуры кожа может быть слегка воспалённой. Если так случилось, протирайте лицо перекисью или мирамистином два раз в день, а после наносите успокаивающий крем.
В течение недели после очищения не забывайте умываться утром и вечером. Нельзя допустить загрязнения кожи.
После очищения пор рекомендуется использовать увлажняющие и успокаивающие маски. Отлично успокаивают кожу маски из меда. После медовой маски уходит шелушение, и кожа становится нежной. Для лучшего эффекта добавьте в маску оливковое масло. Нанесите маску на лицо на 15 минут, а затем смойте теплой водой.
Для лучшего эффекта добавьте в маску оливковое масло. Нанесите маску на лицо на 15 минут, а затем смойте теплой водой.
Чего нельзя делать после процедуры
После домашней чистки лица воздержитесь от посещения бассейна, общественных водоемом, загара, солярия и перепадов температур. Также на время откажитесь от скраба и применения тонального крема до тех пор, пока кожа не восстановится. Чистка лица требует не только качественного выполнения, но и бережного отношения к коже после.
Очищающие маски и скрабы для лица
Помимо ручной чистки можно использовать маски и скрабы собственного приготовления. При регулярном использовании таких средств кожа станет заметно чище и приобретет здоровый вид. Помните, что любая маска лучше работает на очищенной и распаренное коже.
Маска с содой
Сода оказывает на кожу абсорбирующий, противовоспалительный и смягчающий эффект. Ее можно использовать как самостоятельно, так и в комбинации с другими компонентами. В содовую маску добавляют овсяную и пшеничную муку, морскую соль, мед, яичный белок, свежевыжатый апельсиновый сок.
В содовую маску добавляют овсяную и пшеничную муку, морскую соль, мед, яичный белок, свежевыжатый апельсиновый сок.
Смешайте ингредиенты и разбавьте их теплой водой до консистенции, похожей на сметану. Нанесите маску на лицо на 20-30 минут. Затем смойте сначала теплой водой, а после холодной. Данную маску можно использовать раз в десять дней. Курс составляет 7-10 процедур.
Маска с аспирином
Аспирин не только прекрасное жаропонижающее, но и прекрасное решение для кожи лица. Весь секрет в том, что в составе аспирина салициловая кислота. Ее добавляют в большинство дорогих и популярных средств для лица. Она оказывает антибактериальный и противовоспалительный эффект, нормализует работу сальных желез, а ещё борется со следами от прыщей. Аспириновой маской можно пользоваться не чаще двух раз в неделю. Также воздержитесь от применения маски с аспирином если на лице есть ранки и воспаления.
Для приготовления вам понадобится чистая вода и 3-4 таблетки аспирина.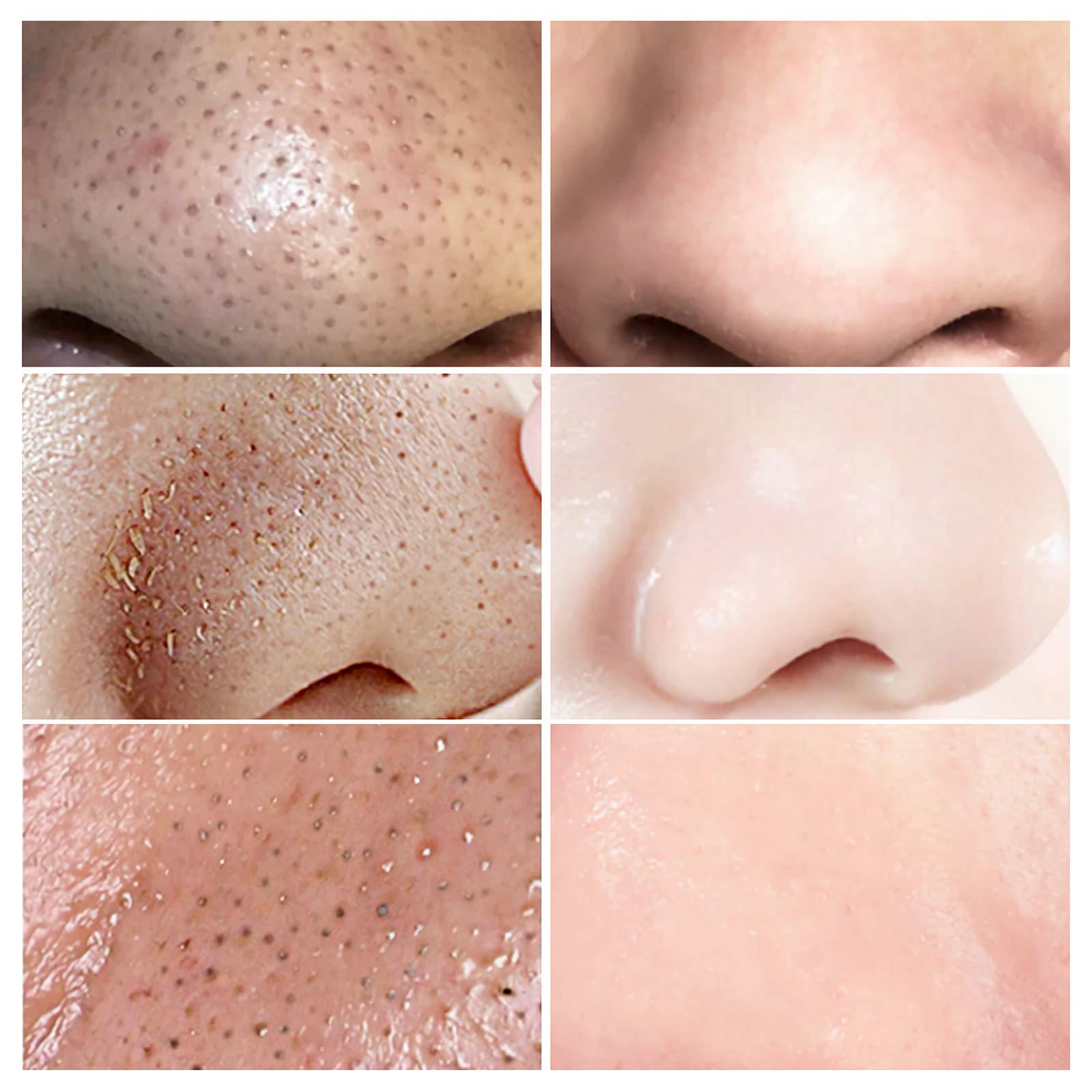 Растворите таблетки в небольшом количестве воды. Консистенция не должна получиться слишком жидкой. Нанесите маску на лицо на 15 минут, а затем смойте теплой водой. Если вы обладаете сухой кожей в маску можно добавить оливковое масло. А тем, у кого жирная или комбинированная кожа мы советуем добавить в маску яичный белок.
Растворите таблетки в небольшом количестве воды. Консистенция не должна получиться слишком жидкой. Нанесите маску на лицо на 15 минут, а затем смойте теплой водой. Если вы обладаете сухой кожей в маску можно добавить оливковое масло. А тем, у кого жирная или комбинированная кожа мы советуем добавить в маску яичный белок.
Маска с активированным углем
Активированный уголь славится своим очищающим действием для организма. Это действие также распространяется и на кожу. Он буквально вытягивает из пор отложения и загрязнения.
Маска подходит для всех типов лица. Но ее категорически запрещено использовать при купирозе и расширенных сосудах на лице.
Растворите в небольшом количестве теплой воды 2 таблетки активированного угля и нанесите массу на лицо. Дождитесь пока маска полностью высохнет, а затем смойте теплой водой.
Для успокаивающего эффекта в маску можно добавить масло чайного дерева. Для борьбы с прыщиками сок алоэ и морскую соль.
Советы и нюансы
Не протирайте лицо спиртом. Лучше отдать предпочтение перекиси или мирамистину, либо же использовать спирт точечно.
Не используйте профессиональные средства и пилинг для чистки лица, если не уверены, что понимаете их действие и предназначение.
В случае если вы сомневаетесь, что справитесь с чисткой, или же на коже много гнойных воспалений — обратитесь к косметологу.
Также обратитесь за консультацией к косметологу, если долгое время избавиться от высыпаний и черных точек на лице самостоятельно не получается. Специалист выявит причину и подберёт нужный уход.
Позаботьтесь о своей коже сегодня, и она обязательно скажет спасибо завтра. Для каждого руководства мы тщательно проверяем информацию. Используйте наши советы, и ваша кожа станет чище, мягче и здоровее. Чистка лица самостоятельно улучшит состояние кожи.
Чистка лица в домашних условиях, все тонкости и секреты
Каждая женщина мечтает о красивой и здоровой коже лица. Но, живя в современном городе, где полно машин, пыли и других неблагоприятных экологических условий, на лице то и дело появляются черные и белые точки, избавиться от которых можно при помощи правильной чистки лица дома. (О том, как избавиться от черных точек на лице, смотрите по ссылке http://www.sun-hands.ru/7kak_izbavitsya_ot_zernix_toshek.html)
Но, живя в современном городе, где полно машин, пыли и других неблагоприятных экологических условий, на лице то и дело появляются черные и белые точки, избавиться от которых можно при помощи правильной чистки лица дома. (О том, как избавиться от черных точек на лице, смотрите по ссылке http://www.sun-hands.ru/7kak_izbavitsya_ot_zernix_toshek.html)К сожалению, не всегда можно найти время и деньги на визит к профессиональному косметологу. Поэтому займемся чисткой лица в домашних условиях.
При проведении чистки лица в домашних условиях нужно соблюдать несколько важных и необходимых правил.
Во-первых, все манипуляции при чистки лица надо проводить только на тщательно очищенной коже и хорошо вымытыми руками, чтобы не занести никакую инфекцию.
Во-вторых, нельзя проводить процедуру чистки лица, если на коже имеются воспаления, недозревшие прыщики или другие видимые заболевания кожи. Это может привести к еще большему воспалению. Если у вас проблемная, угревая кожа, лучше всего обратиться к косметологу. Так же изучите ряд советов из статьи и посмотрите видео-интервью с косметологом о том, как избавиться от прыщей на лице по ссылке http://www.sun-hands.ru/7izbavitsya_ot_prishei_v_domashnix_ysloviyax.html
Если у вас проблемная, угревая кожа, лучше всего обратиться к косметологу. Так же изучите ряд советов из статьи и посмотрите видео-интервью с косметологом о том, как избавиться от прыщей на лице по ссылке http://www.sun-hands.ru/7izbavitsya_ot_prishei_v_domashnix_ysloviyax.html
Механическая чистка лица в домашних условиях.
Перед проведением чистки лица я обычно очищаю кожу лица гелем или молочком для умывания. После этого наношу на лицо скраб, массирую несколько минут и смываю теплой водой. Скраб я предпочитаю готовить сама, но если времени не хватает, то пользуюсь готовым. При выборе скраба обратите внимание, чтобы зерна были не слишком крупные, чтобы не травмировать нежную кожу лица.
Для приготовления домашнего скраба перемешайте остатки свежемолотого натурального кофе с ложкой сметаны или йогурта. Полученную массу нанесите на лицо и помассируйте в течение двух-трех минут, затем смойте теплой водой. Остатки кофейных зерен я высушиваю и храню в маленькой баночке. Другие рецепты домашних скрабов для тела можете найти в статье «Рецепты скрабов для тела в домашних условиях».
Другие рецепты домашних скрабов для тела можете найти в статье «Рецепты скрабов для тела в домашних условиях».
После этого лицо необходимо распарить. Для этого нужно вскипятить кастрюлю воды и наклонить лицо над ней, закрывшись махровым полотенцем. Держать лицо над паром в течение 10-15 минут. Чтобы увеличить эффективность чистки лица дома, в кастрюлю с водой можно добавить какие-нибудь лечебные травки. Мне очень нравится добавлять ромашку и мяту. Ромашка снимает воспаление, а мята придает отвару приятный аромат и способствует уничтожению бактерий на поверхности кожи.
Когда кожа распарилась, и поры раскрылись, пришло время заняться удалением черных точек. Протрите кожу трехпроцентным раствором перекиси водорода, а руки – спиртом или спиртосодержащей жидкостью. Указательными пальцами надавите на черную точку с двух сторон – грязь должна выйти из поры. Не давите на кожу ногтями, от этого могут остаться шрамики.Попытайтесь надавливать на точку только подушечками пальцев. Будет лучше, если вы обмотаете указательные пальцы бинтом или марлей, чтобы предотвратить попадание инфекции. Если черная точка не выдавливается, не надо давить на нее из всех сил снова и снова. Это значит, что она еще не созрела, попробуйте выдавить ее в другой раз. Не забывайте в процессе чистки лица в домашних условиях периодически протирать лицо перекисью водорода.
Будет лучше, если вы обмотаете указательные пальцы бинтом или марлей, чтобы предотвратить попадание инфекции. Если черная точка не выдавливается, не надо давить на нее из всех сил снова и снова. Это значит, что она еще не созрела, попробуйте выдавить ее в другой раз. Не забывайте в процессе чистки лица в домашних условиях периодически протирать лицо перекисью водорода.
Раньше вместо перекиси водорода я протирала лицо медицинским спиртом, но так лучше не делать. Спирт очень сушит кожу, кроме того поры после использования спирта сужаются, что делает невозможным выдавливание черных точек.
После окончания чистки лица поры необходимо сузить. Для этого протрите лицо спиртосодержащим тоником, затем нанесите увлажняющий крем. Обычно я проделываю чистку лица в домашних условиях примерно раз в два месяца. Лучше ее проделывать вечером, перед сном, и на утро не планировать никаких важных встреч, потому что кожа может выглядеть немного покрасневшей. Краснота проходит приблизительно через сутки.
Помимо механической чистки лица, которую не рекомендуется проводить слишком часто, существует и множество других способов очищения пор. Один из моих любимых – содо-солевая маска-скраб. Ее можно проводить раз в неделю или чаще, по мере возникновения черных точек.
После такой маски количество черных точек у меня значительно уменьшается. Не могу сказать, что они сразу все исчезнут, но эффект очень ощутимый. Процедуру можно повторить через пару дней. При регулярном использовании такой маски кожа становится ровной, матовой и чистой.
При регулярном использовании такой маски кожа становится ровной, матовой и чистой.
Маска с бодягой.
При очищении кожи бодяга является одним из самых сильных средств. Она обладает интенсивным отшелушивающим, сосудорасширяющим действием, к тому же она разглаживает мелкие морщинки. Но использовать ее нужно очень аккуратно. Не рекомендуется делать маски из бодяги, если вы обладательница чувствительной и склонной к раздражению кожи, а также при воспалительных процессах.
Для приготовления маски смешайте порошок бодяги с трехпроцентным раствором перекиси водорода до кашицеобразного состояния и нанесите тонким слоем на лицо. Через 15 минут маску смывают теплой водой, при этом может ощущаться достаточно сильное покалывание и жжение. И еще один момент, после применения бодяги лицо будет красноватого цвета – это из-за того что усиливается прилив крови к коже. Это пройдет через несколько часов. К тому же, может шелушиться лицо, так как вместе с маской смываются отмершие клетки эпидермиса, при этом разглаживаются мелкие морщинки и удаляются загрязнения. Чтобы избежать шелушения, после маски хорошо нанести увлажняющий крем.
Чтобы избежать шелушения, после маски хорошо нанести увлажняющий крем.
Маски для чистки лица дома с глиной.
Из всех видов косметических глин я больше всего предпочитаю черную. Она хорошо очищает кожу, помогает избавиться от черных точек. После использования черной глины кожа выглядит более свежей, чистой и здоровой. Еще одним ее плюсом является то, что она подходит для любого типа кожи.
Как известно, глина обладает отличным вытягивающим свойством. Поэтому не удивляйтесь, если после применения масок из глины на коже появятся высыпания, которых раньше не было. Это связано с тем, что глина вытянула наружу загрязнения и токсины. Примерно после третьей процедуры все покраснения и высыпания пройдут, и кожа будет выглядеть более ровной и чистой.
Хорошо помогает избавиться от черных точек следующий рецепт. Разведите черную глину теплой водой до консистенции густой сметаны и нанесите на лицо. Как только глина подсохнет, начинайте нежно массировать кожу лица смоченными в воде пальцами. Глина начнет скатываться и постепенно смываться с лица. После двух-трех минут такого массажа смойте остатки глины теплой водой. В завершении можно сделать легкий пилинг лица. Для этого хорошо подойдет скраб из кофейных зерен.
Хорошо очищает кожу лица и обычная маска из глины. Глину разводят теплой водой и оставляют на лице на 10-15 минут, затем смывают водой. Иногда, вместо воды, я использую настой ромашки. Завариваю цветки ромашки кипятком и оставляю на полчаса. Затем развожу полученным настоем порошок из глины.
Если вам не очень подходит черная глина, подберите другой вид. В аптеке можно найти красную, белую, розовую, зеленую, голубую глину. На обратной стороне пакетика обычно пишут, для какой кожи данный вид подходит больше всего.
Увлажнение кожи.
После чистки лица в домашних условиях рекомендуется делать увлажняющие маски или хотя бы нанести увлажняющий крем, чтобы успокоить кожу и избежать шелушения. Мне очень нравится медовая маска для лица. После ее применения кожа становится мягкой, нежной, пропадает шелушение. Возьмите столовую ложку меда и столько же оливкового масла. Нагрейте полученную смесь на водяной бане и наложите на лицо. Через 15 минут смойте маску водой или ватным тампоном. Другие рецепты домашних масок для лица можете найти в статье по ссылке http://www.sun-hands.ru/7krasotamaskidlyaliza.html
После проведения чистки кожа лица становится намного чище и мягче, появляется здоровый блеск и сияние. Помните, что утром, после процедуры, возможно, незначительная краснота еще останется. Поэтому лучше не проводить чистку перед выходными или когда вам не нужно утром бежать на важную встречу. Необходимым условием при проведении чистки лица в домашних условиях является чистота кожи и рук, чтобы не занести инфекцию. Помните об этом всегда!
Помните об этом всегда!
И еще одна вещь, регулярное проведение чистки не только уменьшит количество черных точек, но и предотвратит появление новых очагов загрязнения.
Но всегда стоит помнить, что внешняя красота это одно, но главное — это еще и внутренняя уверенность женщины! На нашем сайте есть отличные статья о том, как девушке стать более уверенной. Читайте эти статьи в разделе Уверенность в себе. Так же есть отличный тренинг Р. Кирранова «Как стать уверенней в себе за 3 месяца» — рекомендую изучить, не пожалеете!
Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на женский сайт sun-hands.ru обязательна!С уважением, Наталия Максимова.
Вам будет интересно почитать
Чистка лица в домашних условиях – что и как делать
Любая женщина мечтает о красивой и здоровой коже, но не всякая знает, как сделать ее такой
Но сегодня трудно уберечь кожу от неблагоприятных экологических условий.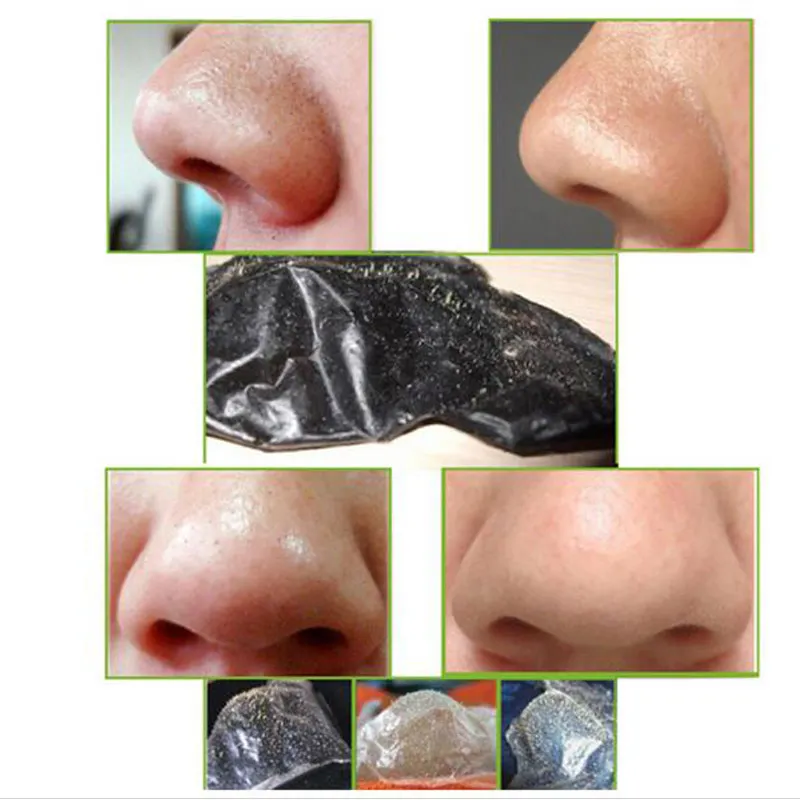 Черные точки на лице – проблема, знакомая почти каждой даме. К сожалению, не всегда можно найти деньги и время на визит к профессиональному косметологу. Поэтому, взвесив все за и против и внимательно изучив процесс механической чистки кожи лица, вполне можно заняться этим и дома.
Черные точки на лице – проблема, знакомая почти каждой даме. К сожалению, не всегда можно найти деньги и время на визит к профессиональному косметологу. Поэтому, взвесив все за и против и внимательно изучив процесс механической чистки кожи лица, вполне можно заняться этим и дома.
Зачем это нужно
Угри – или, по-научному, комедоны – есть на коже более чем 80% жителей мегаполиса. И отчасти в их появлении виноват образ жизни.
Наши сальные железы постоянно выделяют специальное маслянистое вещество, защищающее кожу от пересыхания и воздействия окружающей среды. Появляясь на поверхности кожи, оно смешивается с ороговевшими чешуйками.
В идеале кожа должна очищаться самостоятельно. Но под воздействием стресса, гормональных сбоев, ненормированного питания и заболеваний внутренних органов увеличивается выработка кожного сала. А цикл обновления клеток, напротив, замедляется. В итоге сальные железы перестают нормально функционировать, увеличиваются в размерах, и на поверхности появляются черные точки.
Поскольку комедоны находятся глубоко внутри, кремы и маски не всегда способны удалить их. Облегчить коже жизнь и придать ей гладкости сможет только глубокая чистка лица.
Важные правила
При проведении чистки лица в домашних условиях нужно неукоснительно соблюдать два правила.
Во-первых, все манипуляции при чистке лица надо проводить только на тщательно очищенной коже и идеально вымытыми руками, чтобы не занести никакую инфекцию.
Во-вторых, нельзя проводить процедуру чистки, если на коже имеются воспаления, недозревшие прыщики, незажившие ранки или другие заметные заболевания кожи. Всё это может привести к еще большему воспалению.
Будьте предельно аккуратны, если на коже имеются воспаленные угри или открытые ранки. Дождитесь их полного заживления, протирая лицо ватным тампоном, смоченным очищающим лосьоном или косметическим молочком. Никогда не выдавливайте угри, чтобы не занести инфекцию. Лучше будет подсушить их при помощи салицилового спирта или масла чайного дерева. А когда угри пройдут, начинайте регулярно чистить лицо от черных точек. Только так вы сможете предотвратить появление нового воспалительного процесса.
А когда угри пройдут, начинайте регулярно чистить лицо от черных точек. Только так вы сможете предотвратить появление нового воспалительного процесса.
Предварительная подготовка
Перед проведением механической чистки нужно правильно подготовить кожу.
Непосредственно перед очищением необходимо узнать, какой у вас тип кожи. Косметологи выделяют четыре типа: нормальный, жирный, сухой и смешанный. Самая деликатная чистка предназначена для сухой кожи лица. Наоборот, если кожа жирная, придется поработать гораздо интенсивнее.
Чтобы процедура чистки кожи проходила легче, регулярно используйте средства с фруктовыми кислотами. Они способствуют выравниванию эпидермиса, избавляют от ороговевших чешуек кожи, оказывают размягчающее действие на комедоны.
Следующий шаг – нужно хорошо очистить кожу гелем или молочком для умывания. После этого нанести на лицо скраб, помассировать несколько минут, затем смыть теплой водой. Можно приготовить скраб самостоятельно, а можно воспользоваться готовым. При выборе скраба в магазине стоит обратить внимание на то, чтобы очищающие частички были не слишком крупными, иначе они будут травмировать нежную кожу лица. Если вы всё-таки решили сделать скраб сами, просто перемешайте остатки свежемолотого натурального кофе с ложкой сметаны или йогурта.
При выборе скраба в магазине стоит обратить внимание на то, чтобы очищающие частички были не слишком крупными, иначе они будут травмировать нежную кожу лица. Если вы всё-таки решили сделать скраб сами, просто перемешайте остатки свежемолотого натурального кофе с ложкой сметаны или йогурта.
Технология глубокого очищения
В большинстве случаев такую процедуру, как глубокая чистка лица, проводят в косметических салонах. Различают ручную и вакуумную чистку. Ручная ценится значительно дороже, хотя риск от нее больше. Ведь одно неаккуратное движение специалиста – и на коже останутся вмятины.
Плюсы глубокого очищения: кожа хорошо избавляется от омертвевших клеток и от комедонов.
Минусы: процедура долгая и достаточно болезненная, после нее на коже может возникнуть воспаление, которое пройдет через несколько дней. Также поверхность эпидермиса может шелушиться, но с этими неприятностями легко справиться, если использовать средства с фруктовыми кислотами и хороший увлажняющий крем с ферментами.
Глубокая чистка лица вполне возможна и в домашних условиях. К тому же, если вы будете проводить эту процедуру сами, она не будет такой болезненной – ведь себе причинять нестерпимую боль вас никто не заставляет. Данная процедура достаточно простая и не требует специальных приспособлений. Нужно лишь помнить о мерах предосторожности – если проводить чистку грязными руками на неподготовленной коже, вы можете нанести своему лицу урон в виде рубцов и купероза. Но если всё делать правильно, результат порадует.
1. Итак, мы очистили кожу с помощью скраба, подготовив ее. После этого нужно приготовить травяной отвар. Для проблемной и сухой кожи лучше взять такие травы как полынь, розмарин и тысячелистник, для жирной кожи подойдут хвощ и ромашка.
2. Емкость с горячим травяным отваром нужно поставить на стол. После этого сделайте паровую баню для лица в домашних условиях – наклоните голову над паром, а теплое полотенце накиньте сверху, чтобы внутрь не попадал внешний воздух. При такой процедуре кожа лица распарится за 15 минут.
При такой процедуре кожа лица распарится за 15 минут.
3. Теперь кожа лица полностью готова к глубокой чистке. Сухими руками, предварительно обработанными дезинфицирующим раствором, следует удалить черные точки (камедоны). Если кожа распарилась и поры раскрылись, удалить их достаточно легко. Указательными пальцами надавите на черную точку с двух сторон – грязь должна выйти из поры. Не давите на кожу ногтями, после этого могут остаться шрамы!
Старайтесь надавливать на точку лишь подушечками пальцев. Для полного предотвращения попаданий инфекции можно обмотать указательные пальцы марлей. Также в процессе чистки лица в домашних условиях нужно периодически протирать лицо перекисью водорода.
4. После окончания чистки поры необходимо сузить. Для этого протрите лицо спиртосодержащим тоником, затем нанесите увлажняющий крем.
Чистим поры при помощи масок
Не все готовы пойти на такую радикальную меру, как глубокая чистка лица. К тому же ее не рекомендуется проводить слишком часто. К счастью, существует множество других способов очищения пор. Например, маски и скрабы.
К счастью, существует множество других способов очищения пор. Например, маски и скрабы.
Содовая маска-скраб с солью
Такую маску можно использовать раз в неделю или чаще, по мере возникновения черных точек. Сначала нужно намылить лицо молочком или гелем для умывания – до образования мыльной пены. Затем следует в равных пропорциях развести мелкую соль и соду и нанести полученную кашицу на лицо. Помассировать лицо 2-3 минуты, особое внимание уделить зоне скоплений черных точек. После этого оставить маску на 5-10 минут. За это время вы можете ощутить легкое покалывание. Это нормальное явление, сода взаимодействует с кожей. Через 10 минут маску смывают теплой водой.
Эффект от такой маски весьма ощутимый. Процедуру можно повторить через пару дней. При регулярном использовании такой маски кожа становится ровной, матовой и чистой.
Маска с бодягой
При очищении кожи бодяга является одним из самых сильных средств. Она обладает интенсивным сосудорасширяющим и отшелушивающим действием и разглаживает мелкие морщинки. Однако не стоит делать маски из бодяги, если у вас слишком чувствительная кожа, и если есть воспалительные процессы.
Однако не стоит делать маски из бодяги, если у вас слишком чувствительная кожа, и если есть воспалительные процессы.
Для приготовления маски смешайте порошок бодяги с трехпроцентным раствором перекиси водорода до кашицеобразного состояния и нанесите тонким слоем на лицо. Через 15 минут маску смывают теплой водой, при этом может ощущаться достаточно сильное жжение. После применения бодяги лицо может стать красным – усиливается прилив крови к коже. Это пройдет через несколько часов. К тому же кожа может начать сильно шелушиться, ведь вместе с маской смываются отмершие клетки эпидермиса и удаляются загрязнения. Чтобы избежать сильного шелушения, после маски нужно нанести увлажняющий крем.
Маска с глиной
Из всех видов косметических глин для очищения черная подходит больше всего – она отлично очищает кожу, избавляя ее от черных точек. После использования черной глины кожа выглядит более здоровой. Дополнительный плюс в том, что она подходит для любого типа кожи. Глина обладает отличным вытягивающим свойством. Поэтому бывает, что после первого применения масок из глины на коже появятся высыпания, которых раньше не было. Это связано с тем, что глина вытянула наружу токсины. Примерно после третьей процедуры все покраснения и высыпания пройдут, и кожа будет выглядеть более ровной и чистой.
Глина обладает отличным вытягивающим свойством. Поэтому бывает, что после первого применения масок из глины на коже появятся высыпания, которых раньше не было. Это связано с тем, что глина вытянула наружу токсины. Примерно после третьей процедуры все покраснения и высыпания пройдут, и кожа будет выглядеть более ровной и чистой.
Хорошо помогает избавиться от черных точек следующий рецепт: разведите черную глину теплой водой до консистенции густой сметаны и нанесите на лицо. Как только глина подсохнет, начинайте нежно массировать кожу лица смоченными в воде пальцами. Глина начнет скатываться и смываться с лица. После трех минут такого массажа смойте остатки глины теплой водой. В завершении можно сделать легкий пилинг лица. Для этого подойдет скраб из кофейных зерен.
Отлично очищает кожу лица и обычная маска из глины. Глину разводят теплой водой или настоем трав и оставляют на лице на 10-15 минут, затем смывают водой.
Маска из овсянки
Для приготовления этой простой маски нужно залить кипятком одну столовую ложку овсянки, чтобы получилась кашицы средней плотности. Потом нужно нанести кашицу на лицо и помассировать кожу, после чего оставить на несколько минут. Смыть водой.
Потом нужно нанести кашицу на лицо и помассировать кожу, после чего оставить на несколько минут. Смыть водой.
Поскольку овсянка – это отличный продукт, богатый витаминами и минералами, она не только отшелушит кожу лица, но и впитает в себя жир. Эффект поразит вас в буквальном смысле слова — маска из овсянки вычистит забившиеся поры, освежит цвет лица и слегка подсушит кожу.
Процедуры увлажнения кожи
После чистки лица в домашних условиях рекомендуется делать увлажняющие маски или, как минимум, нанести увлажняющий крем, чтобы успокоить кожу.
Очень хорошо успокаивает медовая маска – кожа становится нежной, пропадает шелушение. Нужно взять столовую ложку меда и столько же оливкового масла. Нагрейте полученную смесь на водяной бане и наложите на лицо, через 15 минут смойте водой.
После проведения чистки кожа лица становится намного мягче, появляется здоровый блеск и сияние. Помните, что утром, на следующий день после процедуры, незначительная краснота еще останется. Поэтому лучше не проводить чистку перед выходными или важной встречей.
Поэтому лучше не проводить чистку перед выходными или важной встречей.
Чистка лица в домашних условиях: как сделать, рецепты, отзывы
Распаривание кожи всегда было обязательным пунктом процедуры чистки. За счет мягкого воздействия пара открываются поры. Однако от такого воздействия тепла следует отказаться, если у вас есть склонность к появлению купероза. Сухому типу кожи распаривание не запрещается, главное после процедуры обязательно нанести свой увлажняющий уход, пока конденсат полностью не испарился с поверхности кожи.Распаривание кожи можно провести самостоятельно в домашних условиях, прибегнув к некоторым простым способам, таким как: ванночка, аппликация или термоактивная косметика, готовящая кожу к чистке. Перед распариванием, не забудьте очистить свою кожу от макияжа и других загрязнений.
Ванночка – самый простой и эффективный способ распарить лицо. Чтобы организовать себе данную процедуру, вам понадобятся: чайник, емкость для воды и полотенце. Дальше все очень просто – вскипятите чайник, перелейте горячую воду в приготовленную емкость. Затем убедитесь, что емкость устойчиво зафиксирована. В кипяченную воду можно также добавить несколько капель эфирного масла или цветки ромашки. Закройте глаза и наклоните голову над емкостью на расстоянии примерно 30-40 см. Накройте голову приготовленным полотенцем, создав подобие навеса.
Дальше все очень просто – вскипятите чайник, перелейте горячую воду в приготовленную емкость. Затем убедитесь, что емкость устойчиво зафиксирована. В кипяченную воду можно также добавить несколько капель эфирного масла или цветки ромашки. Закройте глаза и наклоните голову над емкостью на расстоянии примерно 30-40 см. Накройте голову приготовленным полотенцем, создав подобие навеса.
ВАЖНО! Убедитесь, что во время всей процедуры пар поступает комфортной для вас температуры, в противном случае не старайтесь терпеть слишком горячий поток тепла – это вредно для кожи лица. При открытых ранах и повреждения кожи – распаривание запрещается. Продолжительность сеанса не должна превышать 15 минут.
Аппликация – альтернативный метод распаривания кожи лица, если вдыхание горячего воздуха по индивидуальным причинам противопоказано. Вам понадобится хлопчатобумажная салфетка или полотенце, которое необходимо смочить в горячей воде или в отваре трав, а затем приложить к лицу на 7-10 минут, пока они остынут.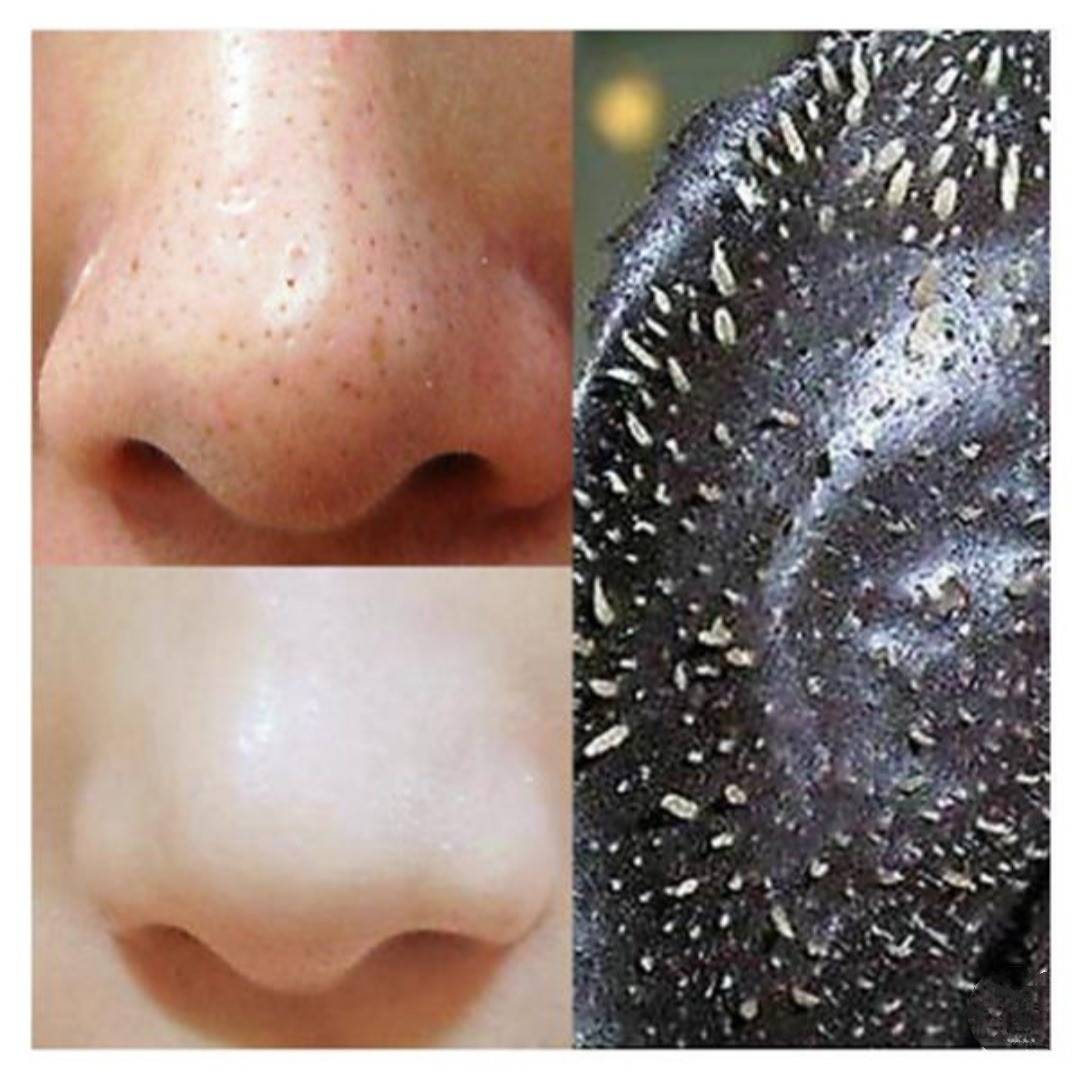
Термоактивная косметика – данный метод распаривания отлично подойдет обладательницам тонкой и чувствительной кожи, а также коже с наличием купероза. Действие такой косметики основано на насыщении клеток кожи влагой, что в дальнейшем приводит к ослабеванию их межклеточных связей. Можно сказать, что процесс несколько похож на легкий пилинг. В результате роговой слой кожи размягчается и поры раскрываются.
После распаривания, предоставьте буквально одну минуту для впитывания влаги коже лица. Это поможет дополнительно защитить кожу от пересушивания во время нанесения глиняной маски. Не используйте пилинги, маски с высоким процентом кислот в их составе, средства с крупными абразивными частицами – сразу после распаривания кожи. Данные средства могут травмировать кожу и вызвать неприятные последствия.
Чистка лица в домашних условиях: 10 полезных советов
Сразу сделаю оговорку: если у вас есть серьезная форма акне и крупные воспаления, то лучше не заниматься самолечением кожи и обратиться к дерматологу-косметологу, который составит план действий и предложит специальную программу ухода в клинике и за ее пределами. Мои советы — для девушек с комбинированной и жирной кожей, склонной к появлению черных точек и закупориванию пор, а также небольшим локальным прыщикам.
Мои советы — для девушек с комбинированной и жирной кожей, склонной к появлению черных точек и закупориванию пор, а также небольшим локальным прыщикам.
1. Очищение — это самый главный этап ухода за кожей, особенно жирной и/или комбинированной. Прежде, чем приступить к чистке пор, желательно распарить кожу. Если у вас нет склонности к куперозу, то подойдет горячий душ или специальная сауна для лица.
Тем, кто склонен к куперозу, лучше воспользоваться косметическими средствами для холодного распаривания кожи.
2. Поры у всех забиваются по-разному: это зависит от косметики, которую вы используете (избегайте комедогенных компонентов — например, минерального масла mineral oil), образа жизни, состояния организма, размера пор и прочих факторов. Лично у меня черные точки появляются примерно через две-три недели после чистки (и для меня это весомый аргумент, чтобы избавляться от них дома — к косметологу так часто не походишь), у некоторых этот период растягивается на месяц или даже два.
Если поры уже забиты, эффективнее всего — их механическая очистка: все домашние пилинги работают на поверхности эпидермиса, а не в глубине. Наиболее простой и наименее травматичный способ — использовать специальные очищающие полоски (не забываем о предыдущем этапе — распаривании). Мне, например, нравятся патчи для двухэтапного локального очищения пор Dr. Jart+ (но есть и много других достойных вариантов). Только, прошу вас, не ведитесь на рекламу «чудодейственной» черной маски, которая разошлась по интернету, — это бессмысленная трата денег.
3. В некоторых случаях полосок не достаточно. Тогда на помощь приходит ложка уно и петля — такой инструмент можно увидеть не только в кабинете у косметолога, но и найти в ассортименте известных марок. Не стоит бояться подобного воздействия: конструкция инструмента создана таким образом, что не оставляет следов на коже и не растягивает эпидермис, зато помогает извлечь себум из устьев пор. Важно не забывать стерилизовать «ложку» перед каждым применением и обрабатывать очищенные места мирамистином.
4. После очищения пор полезно нанести кислотный пилинг — он выровняет поверхность эпидермиса и завершит начатую нами работу, регулируя деятельность сальных желез. В солнечные дни лучше делать процедуру перед сном, а на следующий день — использовать санскрин с высоким фактором защиты во избежание появления пигментации.
5. Следующий этап — успокоить кожу после активного воздействия. Для этого я использую увлажняющую успокаивающую маску с гелевой текстурой (плотные питательные маски лучше отложить на потом — они могут забить только что очищенные поры).
6. Теперь, когда поры очищены, главная задача для нас — правильно подобрать уход, который будет способствовать сужению пор, чтобы в следующий раз они не забивались так быстро. Косметологи крупных компаний не устают предлагать все новые средства для этого — гели для умывания, тоники, сыворотки, маски. Универсального средства для всех, увы, нет: нужно подбирать свое методом проб и ошибок.
7. Тем, у кого нет купероза, можно делать «зарядку для пор» при помощи контрастного умывания: умываться сначала горячей водой, потом холодной, и так в течение 1-2 минут. Также полезно умываться холодной водой после бани и сауны: это способствует сужению пор и улучшает микроциркуляцию.
8. Если механическую чистку лица нужно делать по мере необходимости (в среднем — раз в 3-4 недели), то вот комплексное поверхностное очищение кожи лучше проводить раз в неделю. Оно состоит из нескольких этапов: умывания, отшелушивания (при помощи скраба, пилинга или маски-пленки), очищающей маски. Главное — не забывать, что любая маска лучше работает после предварительного очищения кожи пилингом или скрабом.
9. Поддерживать поры чистыми — задача более сложная, чем их очищать. В жаркие дни, которые, надеюсь, еще будут в нашем регионе, не перегружайте кожу декоративной косметикой: вместо «пирога» из праймера, тонального и пудры отдавайте предпочтение последней. Впрочем, выходить на улицу с абсолютно чистым (без крема или пудры) лицом косметологи тоже не рекомендуют: в этом случае поры еще сильнее впитывают грязь и превращаются в черные точки.
Впрочем, выходить на улицу с абсолютно чистым (без крема или пудры) лицом косметологи тоже не рекомендуют: в этом случае поры еще сильнее впитывают грязь и превращаются в черные точки.
10. В случае появления локальных воспалений советую работать на опережение: не дожидаясь, пока акне созреет, начинать использовать средство точечного действия. И, конечно, не давить: в отличие от черных точек, которые легко удаляются механическим путем, прыщи желательно не тревожить до их самостоятельного заживления.
Коронавирус: как ухаживать за маской для лица
Теперь, когда многие районы рекомендуют носить немедицинские маски для лица, чтобы избежать распространения COVID-19 — заболевания, вызванного коронавирусом, которое привело к глобальной пандемии, — вы, возможно, купили или сделали маски для лица или покрытия для себя и своей семьи. Вот как за ними ухаживать, с советами Лизы Марагакис, старшего директора по профилактике инфекций.
Сколько масок мне нужно?
Было бы неплохо иметь хотя бы два.Таким образом, у вас будет свежая маска, если она находится в стирке.
Учитывайте свой график и образ жизни. В идеале вы большую часть времени сидите дома. Но вам понадобится чистая маска всякий раз, когда вы идете туда, где постоянное физическое дистанцирование (не менее 6 футов от других) может быть проблемой, в том числе:
- Поездка в продуктовый магазин.
- Поездка на общественном транспорте.
- Визит к врачу.
- Если вы важный сотрудник, поддерживайте тесное взаимодействие с другими людьми во время работы.
Когда безопасно снимать маску?
Не снимайте маску, пока не закончите поездку, поручение или рабочую смену. Вы можете убрать его на улице, когда находитесь вдали от других, или в машине по дороге домой. Не забудьте принести маску внутрь для очистки. Если вы подождете, пока не вернетесь домой, чтобы снять маску, возможно, будет проще положить ее прямо в белье.
Как лучше всего снять маску для лица?
- Вымойте руки или используйте дезинфицирующее средство для рук на спиртовой основе, содержащее не менее 60% спирта.
- Не прикасайтесь к передней части маски или к лицу.
- Осторожно снимите маску, взявшись за петли для ушей или развязав завязки. Для масок с завязками сначала расстегните нижние, а затем верхние.
- Если на вашей маске есть фильтры, снимите их и выбросьте. Сложите маску и положите ее прямо в белье или в одноразовый или моющийся мешок для стирки.
- Вымойте руки еще раз.
4 лучших чистых маски для сияющей кожи
Ухоженная кожа в оптимальном состоянии — это действительно результат каждодневных усилий.Сделать очищение, лечение и SPF столь же неотъемлемой частью, как чистка зубов щеткой и зубной нитью, окупается незаметно, но значительно. В то время как маски для лица могут показаться больше о краткосрочных выгодах (сияние, гладкость, беспористость, увлажнение, успокаивание высыпаний), чем о длительной игре, правильные маски действительно могут принести серьезные долгосрочные выгоды при включении в рутинный уход за кожей. на регулярной основе.
на регулярной основе.
Отличная маска для ухода за кожей — отличное решение для большинства моментов, от нервов и истощения до того момента, когда вы смотрите в зеркало и думаете: «Что-то должно дать.В любом случае, держите их (и мы говорим их, потому что маски — это единственный элемент в вашем повседневном уходе за кожей, который можно менять время от времени) под рукой, чтобы решить проблемы как в настоящий момент, так и в долгосрочной перспективе: Кожа — или просто связанные с психикой, эти абсолютно чистые и невероятно эффективные все звезды действительно работают. (Обычные маски полагаются на все, от пластика и силикона до разрушителей гормонов и известных раздражителей кожи, чтобы «лечить» кожу, поэтому эта категория полностью очищает от токсинов.)
Увлажняющий
Для пухлой, влажной, сияющей, ультрагидратированной и здоровой кожи
- Tammy Fender Восстанавливающая маска для сияния кожи goop, 235 долларов
Вы думаете о глине как о сушке, но эта успокаивающая смесь розовой воды и розовой глины очень увлажняет.
 Это невероятное ощущение, и ваша кожа остается влажной, упругой и полностью увлажненной. Каким-то образом детоксикация и полное увлажнение одновременно — это, как Fender и ее спа, рай.
Это невероятное ощущение, и ваша кожа остается влажной, упругой и полностью увлажненной. Каким-то образом детоксикация и полное увлажнение одновременно — это, как Fender и ее спа, рай.КУПИТЬ СЕЙЧАС
Прорыв-уничтожение
Для чистой, гладкой, сбалансированной, сияющей, ровной кожи.
- May Lindstrom Решатель проблем, исправляющий маску goop, 100 долларов
Он начинается как порошок (смесь сырого какао, бамбукового угля, питательных веществ для почвы и специй), высвобождая свои мощные целебные элементы только после смешивания с водой. Полученный мусс заживляет прыщи, борется с воспалениями, стимулирует кровообращение и практически мгновенно заметно сужает поры.Используйте миску для ухода за лицом Lindstrom и щетку, чтобы смешать пасту.
КУПИТЬ СЕЙЧАС
- Шлифовальная маска с голубой пижмой Herbivore Botanicals goop, 48 долларов
Эта нежно отшелушивающая противовоспалительная маска осветлит и успокоит кожу.
 Масло голубой пижмы снимает воспаление, лист алоэ мягко очищает поры, а натуральные альфа-гидрокси- и салициловые кислоты, а также фруктовые ферменты мягко восстанавливают поверхность кожи, делая ее чистой, практически без пор, гладкой, мягкой и свежей.
Масло голубой пижмы снимает воспаление, лист алоэ мягко очищает поры, а натуральные альфа-гидрокси- и салициловые кислоты, а также фруктовые ферменты мягко восстанавливают поверхность кожи, делая ее чистой, практически без пор, гладкой, мягкой и свежей.КУПИТЬ СЕЙЧАС
отшелушивающий
Для гладкой, сияющей, гладкой, ровного тона и улучшенной функции кожи без пор.
- goop Beauty GOOPGLOW Microderm Instant Glow Exfoliator отшелушивающее средство для кожи вокруг глаз
goop, 125 долл. США / 112 долл. США с подпиской
GOOPGLOW Microderm Instant Glow Exfoliator — это отшелушивающее средство для микродермабразии двойного действия, которое обеспечивает преимущества как физического, так и химического отшелушивания, мгновенно устраняя шероховатости, разглаживая неровную текстуру и раскрывая здоровый сияющий цвет лица.Взбитая воздухом, почти зефирная формула плотно упакована смесью четырех мощных микроэксфолиантных минералов, вызывающих свечение (кварц, гранат, оксид алюминия и кремнезем), плюс гликолевая кислота, которая помогает смыть сухие, мертвые клетки кожи и улучшить внешний вид пор, делая кожу заметно более мягкой, гладкой и сияющей.

КУПИТЬ СЕЙЧАС
Советы экспертов по мытью масок для чувствительной кожи | Точность
В зависимости от того, где вы живете и работаете, тканевые маски для лица, вероятно, потребуются или рекомендуются для использования в общественных местах.
Для непрофессиональных работников эти предметы стали доступным, удобным и практичным способом сдержать распространение COVID-19. Однако, если вы устали от раздражения кожи и маскировки, важно научиться смывать маски для чувствительной кожи.
Почему мне следует носить маску для лица?
Правильные тканевые маски для лица — эффективный и доступный способ уменьшить распространение вирусов. Это особенно верно, когда люди бессимптомны и не знают, заразны ли они.
В этом случае тканевые маски должны содержать большую часть респираторных капель, образующихся при кашле и чихании, когда вы находитесь в общественных местах (например, в продуктовых магазинах и аптеках).
Для тех из нас, кому не требуются усовершенствованные СИЗ, рекомендации CDC по маскам следующие:
- Крепиться стяжками или петлями для ушей
- Состоит из нескольких слоев ткани
- Прилегает плотно и удобно, полностью закрывает нос и рот.

- Никогда не ограничивайте дыхание
Как долго COVID-19 сохраняется на ткани?
На момент публикации CDC подтвердил, что COVID-19 обычно передается от человека к человеку через капли. Исследователи все еще работают над тем, чтобы точно понять, как новый коронавирус передается людям, которые касаются поверхностей, содержащих вирус.
Недавнее исследование показало, что новый коронавирус живет на ткани до 72 часов (вирус сохранялся 24 часа на 100% хлопке).Вот почему лучше всего мыть тканевые маски часто — и после каждого использования.
Как часто нужно мыть маску для лица?
Тканевые маски для лица следует мыть после каждого использования. Вы продлите срок ношения каждой маски, прикасаясь к ней только вымытыми или продезинфицированными руками.
Если вы находитесь вдали от дома в течение нескольких часов, маски для лица можно носить все это время. Поскольку многие популярные моющие средства раздражают чувствительную кожу, примите это во внимание при выборе мыла.
Получите лучшие советы от одержимых уборкой.
Puracy создает предметы для чистки и ухода, которые действительно работают. Наша одержимость естественной очисткой — это наша профессия, и мы готовы поделиться ею с вами.
Могу ли я смыть маску мылом для посуды?
Можно мыть маски с помощью средства для посуды, если вы используете горячую воду и щетку для стирки.
Однако состав большинства мыла для посуды не является мягким для кожи, а синтетические духи могут вызывать нежелательные реакции у людей с чувствительной кожей и аллергией.
Puracy Natural Dish Soap, однако, ополаскивает на 100% и имеет аромат натуральных эфирных масел. Это делает его невероятно нежным мылом для мытья масок.
Этапы ручной стирки тканевых масок
Во-первых, начните с тщательного мытья рук. Добавьте 3-5 доз мыла Puracy Dish Soap, мыла для рук или даже Natural Body Wash прямо на маску. Используя горячую воду и щетку для стирки, тщательно потрите обе стороны и ремни в течение не менее 20 секунд. Если мыло исчезнет, значит ваша маска жирная или грязная.Просто добавьте еще мыла и горячей воды и продолжайте чистку.
Если мыло исчезнет, значит ваша маска жирная или грязная.Просто добавьте еще мыла и горячей воды и продолжайте чистку.
Осторожно отожмите лишнюю воду и повесьте маску для высыхания. Так же, как полотенца лучше сохнут на вешалке для полотенец (а не на крючке), накидка центра влажных масок на вешалку для одежды обеспечивает лучший поток воздуха и более быстрое высыхание.
Когда закончите, вымойте руки еще 20 секунд.
Маски для лица с машинной стиркой
Самый простой способ убить микробы на масках — это машинная стирка в горячей воде.Предпочтительное средство для стирки подойдет для стирки тканевых масок для лица, особенно в сочетании со следующими советами: Для тканевых масок мы рекомендуем установку горячей воды с дополнительным циклом полоскания.
Можно безопасно мыть маску для лица вместе с другой одеждой, но обязательно следуйте этим советам:
- Удалите эластичные завязки или ленты перед стиркой масок без шитья.
- Положите маски в фен или воспользуйтесь феном (и то, и другое при самой высокой температуре).

- Не используйте в микроволновой печи и не кипятите маски в воде.
Мы разработали лучшее мыло для стирки для чувствительной кожи
Натуральное средство для стиркиPuracy — мягкое, но эффективное средство, благодаря формуле, не содержащей агрессивных химикатов, аллергенов, сульфатов и красителей.
Важно отметить, что мощные растительные ферменты в наших очистителях на основе растительных ферментов разрушаются при температуре воды выше 212ºF. Пользователям стиральных машин, дезинфицирующих паром, проверяйте температуру воды, чтобы убедиться в эффективности.
Продукты на растительной основе, которым ваша семья может доверять
Мы знаем, что вы принимаете дополнительные меры предосторожности, чтобы защитить свою семью, от мытья масок до дезинфекции дома.Вот почему мы круглосуточно работаем над тем, чтобы у вас были продукты, необходимые для вашего здоровья.
Пейте пищевую соду для лица
Умывание лица пищевой содой
Очистка лица пищевой содой помогает удалить омертвевшие клетки кожи и очистить поры. Многие покупные в магазине мыла, маски и гели для душа уже содержат пищевую соду, но вы можете быстро и легко приготовить собственное умывание или маску для лица ARM & HAMMER ™ Baking Soda .
Многие покупные в магазине мыла, маски и гели для душа уже содержат пищевую соду, но вы можете быстро и легко приготовить собственное умывание или маску для лица ARM & HAMMER ™ Baking Soda .
Пищевая сода или бикарбонат натрия — это мягкий абразив, который делает ее отличным отшелушивающим средством для кожи.Пищевая сода может помочь удалить жир при использовании в умывании для лица и может быть полезной частью вашего общего ухода за кожей. После использования пищевой соды для умывания лица обязательно нанесите увлажняющий крем, чтобы увлажнить кожу.
Наши эксперты по пищевой соде ARM & HAMMER ™ собрали несколько простых в приготовлении рецептов скраба для лица из пищевой соды, которые вы можете попробовать дома. Не забудьте проверить каждый рецепт на внутренней стороне предплечья, прежде чем наносить его на лицо, на всякий случай, если у вас есть чувствительность.Это необычно, но лучше беречь лицо.
Сделайте свое собственное средство для умывания с пищевой содой
Если у вас уже есть жидкое мыло или очищающее средство для лица, вы можете добавить ½ чайной ложки пищевой соды, чтобы улучшить его отшелушивающие свойства. Или вы можете приготовить простую пасту, используя только пищевую соду и воду. Это один из самых простых и быстрых способов очистить лицо пищевой содой.
Или вы можете приготовить простую пасту, используя только пищевую соду и воду. Это один из самых простых и быстрых способов очистить лицо пищевой содой.
Смешайте эти ингредиенты в небольшой миске:
- 2 ч.Пищевая сода ARM & HAMMER ™
- 1 ч. теплая вода
Размешайте пищевую соду и воду пальцем до образования жидкой пасты, затем нанесите пальцами на влажное лицо, втирая небольшими круговыми движениями. Обязательно держите его подальше от глаз. Тщательно смойте теплой водой, пока все очищающее средство не будет удалено. Насухо промокните лицо чистым полотенцем.
Как и любой эксфолиант, не используйте его каждый день, иначе вы можете высушить или вызвать раздражение кожи.Один-два раза в неделю поможет избавиться от тусклых клеток кожи и сделает ваше лицо более свежим и ярким.
После приема пищевой соды нанесите увлажняющий крем, чтобы увлажнить кожу.
Отшелушивающее средство с пищевой содой из овсяной муки
Овсяная каша и овсяная мука используются во многих мылах и средствах для мытья тела, особенно для успокоения чувствительной кожи. Для быстрого скраба и отшелушивания для лица из пищевой соды смешайте в небольшой миске следующие ингредиенты:
Для быстрого скраба и отшелушивания для лица из пищевой соды смешайте в небольшой миске следующие ингредиенты:
- 1 ч.Пищевая сода ARM & HAMMER ™
- 1 ст. теплая вода
- 2 ч. Л. овсяная мука
Ополоснув лицо теплой водой, окуните пальцы в пасту и нанесите на лицо круговыми движениями. Избегайте попадания в глаза и область вокруг глаз. Дайте высохнуть 3-5 минут.
Чтобы удалить, сбрызните лицо теплой водой и аккуратно сотрите эксфолиант круговыми движениями. Обязательно держите его подальше от глаз. Мелкие гранулы пищевой соды полируют вашу кожу и помогают расщеплять грязь и масла.Овсяная мука успокаивает кожу. Смойте остатки очищающего средства, промокните лицо чистым полотенцем и увлажните. Не забывайте использовать не чаще 1–2 раз в неделю.
Маска для лица с кокосовым маслом и пищевой содой
Многие люди используют кокосовое масло для ухода за кожей в качестве естественного увлажняющего крема. Если кокосовое масло является частью вашей косметической процедуры, вы можете добавить от ½ до 1 чайной ложки пищевой соды на столовую ложку кокосового масла, чтобы одновременно отшелушивать кожу.
Если кокосовое масло является частью вашей косметической процедуры, вы можете добавить от ½ до 1 чайной ложки пищевой соды на столовую ложку кокосового масла, чтобы одновременно отшелушивать кожу.
Для использования в качестве маски нанесите на лицо и шею, избегая области вокруг глаз и вокруг глаз.Оставить на 5-10 минут. Затем аккуратно втирайте кожу небольшими круговыми движениями в течение 2–3 минут, уделяя особое внимание более жирным участкам лица, например носу, подбородку и лбу. Обязательно держите его подальше от глаз. Ополосните лицо прохладной водой и вытрите насухо. Используйте 1-2 раза в неделю.
Маска для лица с кофе и пищевой содой
Хотя это может больше походить на десерт, вы можете смешать молотый кофе, сахар и мед с пищевой содой, чтобы сделать маску для лица своими руками.Вы можете быть удивлены, узнав, что кофе, кофеин и сахар используются в бесчисленном количестве косметических товаров. Помимо отшелушивающих свойств пищевой соды, в эту маску для лица добавлены молотый кофе и сахар для дополнительной дермабразии, а мед удерживает все вместе.
Чтобы сделать маску из пищевой соды своими руками, вам понадобится:
- 1 ч. молотый кофе
- 1 ст. мед
- 2 ч. Л. сахарный песок
- 1 ч.Пищевая сода ARM & HAMMER ™
Смешайте все ингредиенты в небольшой миске до образования пасты. Обильно нанесите на лицо и шею круговыми массирующими движениями. Обязательно держитесь подальше от глаз и области вокруг них.
Оставьте пасту на коже на срок до 20 минут, затем удалите теплой влажной тканью. Промокните кожу насухо и нанесите свой обычный увлажняющий крем. Используйте не чаще 1-2 раз в неделю. Тем, у кого чувствительная кожа, рекомендуется проявлять осторожность и сначала проверить небольшой участок кожи, прежде чем переходить к полнолицевой маске.
Средства для лица с пищевой содой как часть повседневного ухода за кожей
Средство для мытья лица с пищевой содой, сделанное своими руками, поможет вам сэкономить деньги на коммерческих продуктах и позволит вам контролировать, что наносить на лицо.
Хотя ни один продукт не работает для всех постоянно (в конце концов, у всех разная кожа), пищевая сода является эффективным очищающим средством для лица и отшелушивающим средством для многих. Если вас не устраивают результаты, используйте пищевую соду для освежения холодильника , мусорного ведра, мусорного ведра или для многих других целей в домашнем хозяйстве.Это не пропадет даром!
Как чистить маску для лица дома и правильно ее хранить
В начале апреля, после того как эксперты рекомендовали всем нам маски, чтобы предотвратить распространение COVID-19, я купила тканевые маски у подруги-швеи, которая их шила. как сумасшедший из ее дома в штате Мэн. Они хорошо подходят и отлично работают, но мы купили только по одному на члена семьи. Поэтому мы тщательно планировали свои походы по магазинам в соответствии с графиком стирки.
Теперь мы добавили в наш тайник с масками — у двери есть корзина с дюжиной чистых масок для лица, плюс мы храним одноразовые хирургические маски в машинах на тот случай, если мы забудем их принести.
В то время как распространяются мифы и некоторые люди протестуют, эксперты говорят, что маски эффективны для сокращения распространения COVID-19. По данным CDC, их должны носить почти все люди старше 2 лет.
Наличие нескольких чистых тканевых масок — это разумно, по словам Кристофера Сульмонте, администратора проекта отделения биологической защиты в Медицинском центре Джонса Хопкинса в Вашингтоне, округ Колумбия. «У нас есть несколько пар нижнего белья не просто так — это для поддержания хорошей гигиены.То же самое относится и к маскам. Если у вас есть пара, это здорово. Вы можете иметь одну в стирке, а другую — в наличии », — сказал Сульмонте СЕГОДНЯ.
Сопутствующие
Когда следует чистить маску?
CDC рекомендует мыть маски после каждого использования. Доктор Грэм Снайдер, медицинский директор отдела профилактики инфекций и госпитальной эпидемиологии Медицинского центра Университета Питтсбурга, согласен с этим советом. Но он признает, что люди не всегда так часто чистят маски.
Если вы не всегда моете маску после каждого использования, Снайдер сказал, что вам нужно учитывать, когда ваша маска может быть загрязнена. Заражение может произойти, когда:
- Кто-то заразный кашляет, чихает или выдыхает капли, которые попадают на вашу маску
- Вы касаетесь загрязненной поверхности, затем касаетесь своей маски
«Вы должны решить, когда это может произойти. загрязнены », — сказал он. Чем больше людей вы встретите, тем больше вероятность. Например, если вы пройдете сквозь толпу, ваша маска будет больше загрязнена, чем прохождение нескольких человек.
Как чистить маску?
Снайдер и Сульмонте указали на рекомендации CDC по уходу за масками для лица и по очистке масок. Ткань для машинной стирки маскирует вместе с остальным бельем при максимальной температуре, соответствующей ткани, из которой сделана маска. Или вымойте тканевые маски вручную с 4 чайными ложками отбеливателя на литр воды. Выдержите пять минут, затем смойте.
Сульмонте также добавил, что мыло и воду можно использовать для общей очистки маски.«Потрите маску горячей водой с мылом не менее 20 секунд», — сказал он. «Затем вы можете использовать сушилку или разложить (маску) под прямыми солнечными лучами до полного высыхания».
Независимо от того, стираете ли вы маску вручную или в стиральной машине, «важно проверить маску после стирки, чтобы убедиться, что она цела», — сказал Снайдер.
А маски хирургические? Вы не можете их очистить. Вы должны выбросить их после того, как они были использованы.
Как очистить маску для лица: специалисты по дезинфекции и очистке маски
(CNN) —
Маски и другие маски для лица стали нормой жизни большинства американцев.По мере отмены приказов о домоседе ношение масок по-прежнему является важной частью защиты от дальнейшего распространения covid-19, а часть ношения маски — это мытье маски. Брайан Сансони, старший вице-президент по связям с общественностью Американского института очистки, говорит, что, по мнению Центров по контролю и профилактике заболеваний, «многоразовые тканевые маски для лица и покрывала следует регулярно стирать в зависимости от того, как часто они носятся».
Брайан Сансони, старший вице-президент по связям с общественностью Американского института очистки, говорит, что, по мнению Центров по контролю и профилактике заболеваний, «многоразовые тканевые маски для лица и покрывала следует регулярно стирать в зависимости от того, как часто они носятся».
Кэролин Форте, директор лаборатории бытовой техники и чистящих средств Института надлежащей уборки, говорит, что тканевые лицевые покрытия — единственные, которые можно стирать.«Если вы сделали это сами, и внутри есть бумажный фильтр, такой как фильтр для кофе, его необходимо удалить перед стиркой», — добавляет она.
Согласно Forte, лучший способ постирать тканевую маску — также самый простой: маски можно стирать в стиральной машине. Она советует стирать маски в теплой или, предпочтительно, горячей воде (более высокая температура способствует дезинфекции) и предлагает использовать сильнодействующее средство для удаления пятен, такое как Tide, Gain или любое другое обычное моющее средство.
Она советует стирать маски в теплой или, предпочтительно, горячей воде (более высокая температура способствует дезинфекции) и предлагает использовать сильнодействующее средство для удаления пятен, такое как Tide, Gain или любое другое обычное моющее средство.
Tide Ultra Stain Release (15 долларов США.75, первоначально 16,84 доллара; amazon.com )
Tide Ultra Stain Release
Пакеты с жидким стиральным порошком Gain Flings (9,94 доллара США, первоначально 12,84 доллара США; amazon.com )
Пакеты с жидким стиральным порошком Gain Flings
cnn.com/_components/paragraph/instances/paragraph_3C993964-7B9D-8B4C-EB9A-708DFEFE5CEB@published» data-editable=»text»> Forte говорит, что для оптимальной очистки и дезинфекции вы должны быть уверены, что стиральная машина и сушилка на максимальном уровне нагрева не перегружены, чтобы маска могла свободно перемещаться в каждой машине.Она говорит, что в дезинфицирующих средствах для стирки нет необходимости, и Сансони вторит ей, говоря: «Вам действительно не нужны никакие специальные продукты. Можешь просто бросить маску вместе с остатками белья ». Forte говорит, что если сшитые вручную маски особенно деликатны или имеют внутри моющиеся фильтры, их следует стирать вручную. «Сделайте это в теплой или горячей воде и потрите, помешивая не менее 20–30 секунд», — говорит она. «Тщательно промойте и, если это небезопасно для машинной сушки, высушите на воздухе. ”
”
Более глубокую стирку рук можно выполнить, разбавив жидкое или порошковое моющее средство горячей водой, погрузив маску в раствор и взбалтывая ее в течение 30-60 секунд, чтобы удалить грязь и загрязнения с тела, прежде чем дать ей впитаться в течение 20 минут. Затем тщательно промойте и дайте высохнуть. При мытье масок вручную следите за тем, чтобы не злоупотреблять моющим средством, и тщательно промойте, чтобы не осталось остатков моющего средства, которые могут вызвать раздражение кожи.
И помните, обращайтесь с маской как с инфицированной поверхностью после ее использования и обязательно мойте руки после каждого контакта с ней.
Если тканевая маска испачкалась во время ношения, обращения или хранения, ее можно обработать теми же средствами для предварительной обработки пятен, которые используются для одежды и других текстильных изделий.
Не все средства для удаления пятен одинаково хорошо справляются со всеми пятнами, поэтому, если вам часто требуется удалить определенный тип пятен, стоит приобрести лучшее средство для работы. Эти распространенные пятна лучше всего лечить с помощью следующих средств.
Грязь и сажа, в том числе такие загрязнения на теле, как омертвевшая кожа и жир, представляют собой белковые пятна, и их следует обрабатывать ферментативным пятновыводителем.
Спрей для удаления пятен от белья Zout, формула с тройным энзимом (5,67 долл. США, первоначально 7 долл. США; amazon.com )
США; amazon.com )
Спрей для удаления пятен для стирки Zout, формула с тройным энзимом
Основываясь на нашем собственном опыте, ни одна формула не справится с широким спектром пищевых пятен, но спрей Shout — одно из самых эффективных средств лечения большинства пищевых пятен.
Пятновыводитель тройного действия Shout для белья (14 долларов; amazon.ком )
Пятновыводитель тройного действия Shout
Макияж, такой как тональный крем, консилер, бронзер или помада, можно удалить с ткани, используя медицинский спирт. Салфетки для снятия макияжа также являются хорошим средством для предварительной обработки пятен от макияжа на масках и масках для лица.
Салфетки для снятия макияжа также являются хорошим средством для предварительной обработки пятен от макияжа на масках и масках для лица.
Салфетки для снятия макияжа Neutrogena Cleansing Towelettes (8,97 долларов США, первоначально 11,96 долларов США; amazon.com )
Салфетки очищающие для снятия макияжа Neutrogena
Многие формулы солнцезащитных кремов содержат ингредиент под названием авобензон, который плохо реагирует на хлор или кислородные отбеливатели, поэтому не используйте их при стирке тканей, на которые нанесено солнцезащитное средство.Авобензон также может реагировать на железо в наших источниках воды, вызывая, по сути, пятна ржавчины; их можно обработать пятновыводителем от ржавчины.
Просто не забудьте пропустить маску в стиральной машине после того, как наложите ее, так как вы определенно не хотите вдыхать какой-либо из этого средства для удаления влаги.
Пятновыводитель Whink Rust (от 9,97 долларов США; amazon.com )
Пятновыводитель Whink
Пот — это белковое пятно, с которым лучше всего бороться с помощью ферментного пятновыводителя.
Пятновыводитель Krud Kutter Sports (11,20 $; amazon. com )
com )
Пятновыводитель Krud Kutter Sports
По словам Сансони, ключевым этапом очистки масок является высокая температура сушилки, «так что не пропускайте это», — говорит он. Однако имейте в виду, что маски из хлопка или льна могут сжиматься при воздействии высокой температуры, поэтому выбирайте самую горячую настройку, которая безопасна для типа ткани маски.
Если маска становится морщинистой или мнется от стирки, Forte говорит, что «после высыхания вы можете погладить маску на высокой температуре хлопка или льна в качестве дополнительной меры, при условии, что это безопасно для ткани маски».
cnn.com/_components/paragraph/instances/paragraph_5AE942DE-B62B-9ED1-DA18-708DFF20C38E@published» data-editable=»text»> Энергосберегающий паровой утюг Rowenta Eco-Intelligence (109,95 долл. США; amazon.com )Энергосберегающий паровой утюг Rowenta Eco-Intelligence
Обработка паром также может уменьшить морщины на маске, но Forte предостерегает от использования пара для очистки и дезинфекции.«Пар действительно убивает бактерии и вирусы и может дезинфицировать твердые поверхности, но вы должны быть уверены, что пар проникает во все области маски и ее складки в течение надлежащего периода времени, необходимого для тщательной очистки», — говорит она. «Я еще не видел доказательств того, что бытовые отпариватели были бы эффективным способом тщательной очистки тканевых масок для лица, и я бы не рекомендовал это в настоящее время».
Сансони также предостерегает от использования других изобретательных методов очистки масок. «Мы читали о людях, которые разогревают, кипятят или кладут маски в духовку — ни один из этих методов не является безопасным или эффективным, поскольку они могут испортить ткань маски и создать опасность возгорания», — говорит он.«Смыть маски — лучший способ».
Примечание. Приведенные выше цены отражают цены розничного продавца на момент публикации.
Как можно сделать косметический уход за лицом в домашних условиях?
Домашний уход за лицом — это ритуал ухода за лицом, который может помочь людям снять стресс и улучшить здоровье их кожи. Потенциальные преимущества для кожи включают удаление загрязнений, усиление кровотока и улучшение гидратации кожи.
Многие люди считают домашнюю косметику средством для ухода за лицом, которое они могут выполнять дома, чтобы улучшить здоровье, самочувствие и внешний вид своей кожи.Но людям не следует делать их слишком часто, поскольку они могут вызвать раздражение или усугубить проблемы с кожей.
В этой статье мы расскажем, как проводить косметическую процедуру в домашних условиях. Мы перечисляем основные шаги, а также некоторые дополнительные функции и даем советы по выбору продуктов, подходящих для конкретного типа кожи.
Соответствующий рутинный уход за кожей может дать ощутимые преимущества для кожи. Преимущества домашнего ухода за лицом могут варьироваться в зависимости от этапов, ингредиентов и типа кожи человека. Включение процедур по уходу за кожей лица может принести пользу коже за счет:
- облегчения болезненной или зудящей кожи
- осветления тусклой кожи
- увлажнения кожи
- улучшения внешнего вида шрамов
- лечения прыщей
домашнего ухода за лицом, например профессиональные процедуры по уходу за лицом несут некоторые риски. Наиболее частые риски могут включать раздражение кожи или ухудшение кожных проблем. Некоторые эксперты также отмечают, что, хотя уход за кожей важен, процедуры по уходу за лицом не являются обязательной частью повседневного ухода за кожей.
Наиболее частые риски могут включать раздражение кожи или ухудшение кожных проблем. Некоторые эксперты также отмечают, что, хотя уход за кожей важен, процедуры по уходу за лицом не являются обязательной частью повседневного ухода за кожей.
В более раннем исследовании сообщается, что побочные эффекты на лице могут включать покраснение, отек, дерматит и угри. Домашние процедуры по уходу за лицом могут вызвать аналогичные проблемы.
Некоторые потенциальные риски ухода за лицом могут возникнуть из-за продуктов, которые использует человек. Например, исследования показывают, что раздражение кожи является наиболее частым побочным эффектом увлажняющих средств.Помимо покраснения и отека, другие признаки раздражения могут включать покалывание и покалывание.
Также существует риск повреждения кожи. Например, при распаривании кожи люди могут получить ожоги, если не будут соблюдать осторожность. При удалении кожи лица (которое большинство профессионалов не рекомендуют для домашнего ухода за лицом) существует риск образования незначительных рубцов.
Люди могут минимизировать риски, проявляя осторожность и используя только соответствующие ингредиенты и методы.
Очищающие средства играют важную роль в уходе за кожей, поскольку они моют лицо и помогают удалить некоторые загрязнения окружающей среды и косметические продукты, которые не могут быть устранены одной водой. Перед уходом за лицом люди должны очистить кожу, чтобы попытаться удалить любые загрязнения.
Для сухой кожи используйте мягкое очищающее средство или кремообразное средство для умывания. Тем, у кого комбинированная кожа, также лучше всего использовать мягкое очищающее средство. Людям с жирной или склонной к акне кожей часто требуется очищающая пенка без масла, содержащая салициловую кислоту или перекись бензоила.
Хотя это общее руководство, важно, чтобы люди скорректировали режим очищения и выбор очищающего средства в соответствии со своими потребностями. Если это окажется сложной задачей, может быть полезно обратиться к дерматологу.
Домашние средства для очищения могут включать такие средства, как масло чайного дерева и зеленый чай. Людям рекомендуется избегать использования мыла, поскольку оно является щелочным и может вызывать раздражение и сухость кожи.
Людям рекомендуется избегать использования мыла, поскольку оно является щелочным и может вызывать раздражение и сухость кожи.
Отшелушивание удаляет омертвевшие клетки кожи, очищает поры и улучшает текстуру кожи.Отшелушивающие средства могут представлять собой физические скрабы, содержащие мелкие частицы, отшелушивающие клетки кожи. Это также могут быть химические продукты, содержащие кислоты, растворяющие мертвые клетки.
Многие дерматологи могут порекомендовать использовать химический отшелушивающий агент, так как скрабы могут вызвать крошечные царапины на лице, которые могут вызвать раздражение.
Варианты отшелушивания, сделанные своими руками, как правило, попадают в категорию физических отшелушивающих средств и могут включать:
- овес
- кофейная гуща
- сахар
- мелкая морская соль
Для отшелушивания с помощью овса или кофейной гущи смешайте с водой или молоком. и аккуратно протрите лицо перед смыванием.Чтобы использовать сахар или мелкую соль, смешайте с жидким кокосовым маслом и аккуратно вотрите в кожу перед смыванием.
Обработка кожи паром помогает открыть поры и подготовить кожу к нанесению маски.
Чтобы безопасно распарить кожу в домашних условиях, человек должен:
- Наполнить таз горячей водой (убедившись, что она не кипит).
- Расположите их лицо примерно на 6–8 дюймов над миской, накинув на голову полотенце для улавливания пара.
- Оставайтесь в таком положении до 10 минут, чтобы подействовал пар.Не превышайте 10 минут, так как это может вызвать обезвоживание или раздражение кожи.
Некоторые люди могут добавить в воду дополнительные добавки, например, дольки апельсина или свежий розмарин. Хотя в этом нет необходимости, они могут усилить ощущение расслабления.
После распаривания важно нанести маску или увлажняющий крем, чтобы кожа не стала сухой и стянутой.
Обработка паром кожи подходит не всем, в том числе людям с определенными кожными заболеваниями.В случае сомнений следует обсудить распаривание кожи с дерматологом.
Маски для лица являются центральным компонентом профессиональных процедур ухода за лицом, а также могут быть приятным аспектом домашнего ухода за лицом. В зависимости от маски, которую выбирает человек, она может увлажнять, осветлять или выводить токсины из кожи.
Есть много масок, которые можно купить в аптеках, магазинах здоровья или в Интернете. Они могут быть разных форм, включая гелевые, глиняные, кремовые или листовые маски.
В качестве альтернативы люди могут сами сделать маску.Популярные ингредиенты:
- мед
- масло жожоба
- алоэ вера
- зеленый чай
Для каждой маски смешайте ингредиенты, нанесите на кожу и оставьте на 10–15 минут перед тем, как удалить влажной мочалкой. Вот некоторые анекдотические домашние рецепты масок, которые могут помочь коже:
- Сухая кожа: 1 пюре из авокадо, 1 столовая ложка (столовая ложка) меда, 1 столовая ложка оливкового масла и 2 столовые ложки йогурта.

- Жирная кожа: 1 полстакана вареной овсянки, 1 сырое яйцо и 1 столовая ложка лимонного сока.
- Тусклая кожа: 1 столовая ложка пюре из свежей папайи, 1 чайная ложка (чайная ложка) порошка какао и 1 столовая ложка геля алоэ вера.
- Кожа, склонная к акне: 1 столовая ложка геля алоэ вера и 1 капля масла чайного дерева.
- Забитые поры: 1 чайная ложка бентонитовой глины, 1 капсула активированного угля и 2 капли масла чайного дерева.
Чтобы избежать раздражения кожи, рекомендуется сначала провести пластырь. Нанесите выбранную маску на небольшой участок кожи и подождите 24 часа, чтобы увидеть, не возникнет ли реакция.Если ничего не произошло, нанесите маску на лицо. Если есть реакция, избегайте использования маски.
После маски для лица или другого ухода за кожей рекомендуется нанести увлажняющий крем. У разных типов кожи разные потребности в увлажнении, и исследования показывают, что поиск наиболее подходящего продукта — это вопрос проб и ошибок.
Для увлажнения разогрейте продукт в руках перед легкими массирующими движениями в кожу круговыми движениями вверх. Начните со щек и переходите ко лбу и остальной части лица.
Хотя описанные выше шаги являются основными в любом хорошем уходе за лицом, есть дополнительные шаги, которые люди могут предпринять для дальнейшего улучшения здоровья своей кожи. Примеры могут включать:
Тонер
Тоники могут помочь удалить любые загрязнения с кожи после очищающего средства и помочь подготовить кожу к лучшему впитыванию других средств по уходу за кожей.
Кремы для глаз
Людей может беспокоить внешний вид кожи вокруг глаз. Исследования показывают, что кремы для глаз могут помочь улучшить внешний вид за счет уменьшения отечности и морщин.
Сыворотки
Сыворотки могут обеспечить дальнейшее увлажнение кожи, осветлить и осветлить цвет кожи или уменьшить появление морщин. Разные сыворотки соответствуют разным потребностям. Исследования показывают, что сыворотки могут улучшить здоровье кожи и помочь защитить от признаков старения.
Дневные и ночные кремы
Некоторые люди могут захотеть применять разные кремы с разными ингредиентами в разное время в течение дня для достижения оптимального эффекта. Исследования показывают, что дневные и ночные кремы могут способствовать улучшению внешнего вида кожи, уменьшая признаки старения и улучшая гидратацию.
Массаж
Массаж лица может улучшить кровообращение и лимфодренаж. Это также может улучшить цвет кожи и дряблость лица. Люди также могут использовать валик для лица, который может помочь улучшить кровоток и сделать кожу более здоровой.
Следующие советы могут помочь людям сохранять здоровую кожу круглый год:
- Ежедневное применение водостойкого солнцезащитного крема, обеспечивающего защиту широкого спектра действия и имеющего SPF 30 или выше.
- Ежедневный уход за кожей, включающий очищение и увлажнение.
- Соблюдение здорового и сбалансированного питания.
- Управление уровнями стресса.
- Отказ от курения и ограничение потребления алкоголя.


 С помощью специальных инструментов, таких как ложечка или петля из пор извлекаются загрязнения. Это сопровождается распаривание кожи, скрабированием и нанесением средств для сужения пор и ухода.
С помощью специальных инструментов, таких как ложечка или петля из пор извлекаются загрязнения. Это сопровождается распаривание кожи, скрабированием и нанесением средств для сужения пор и ухода. Данный метод можно попробовать только в косметологическом кабинете.
Данный метод можно попробовать только в косметологическом кабинете.
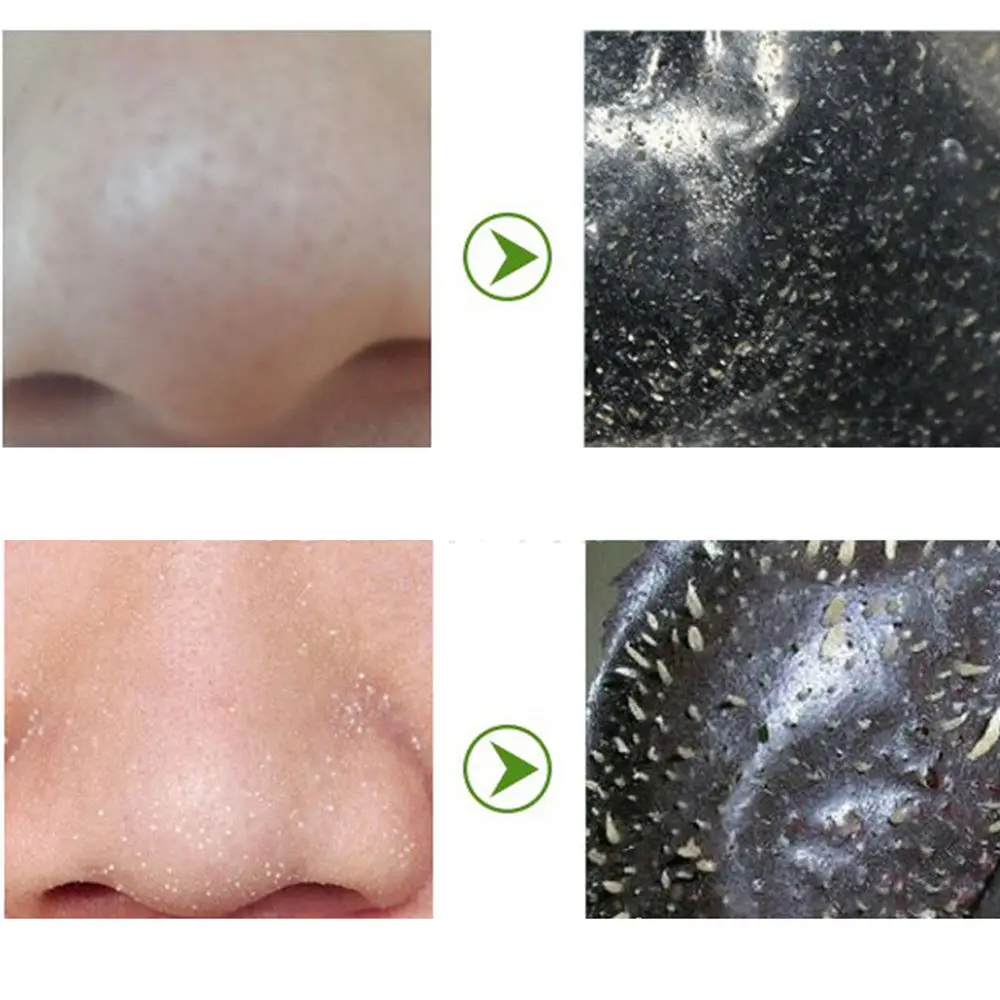 Это невероятное ощущение, и ваша кожа остается влажной, упругой и полностью увлажненной. Каким-то образом детоксикация и полное увлажнение одновременно — это, как Fender и ее спа, рай.
Это невероятное ощущение, и ваша кожа остается влажной, упругой и полностью увлажненной. Каким-то образом детоксикация и полное увлажнение одновременно — это, как Fender и ее спа, рай. Масло голубой пижмы снимает воспаление, лист алоэ мягко очищает поры, а натуральные альфа-гидрокси- и салициловые кислоты, а также фруктовые ферменты мягко восстанавливают поверхность кожи, делая ее чистой, практически без пор, гладкой, мягкой и свежей.
Масло голубой пижмы снимает воспаление, лист алоэ мягко очищает поры, а натуральные альфа-гидрокси- и салициловые кислоты, а также фруктовые ферменты мягко восстанавливают поверхность кожи, делая ее чистой, практически без пор, гладкой, мягкой и свежей.




 Духовку нагрейте до 190°С. Морковь, свеклу и картофель тщательно вымойте щеткой.
Духовку нагрейте до 190°С. Морковь, свеклу и картофель тщательно вымойте щеткой.
 Заправьте майонезом, посолите и поперчите по вкусу.
Заправьте майонезом, посолите и поперчите по вкусу.

 Сразу подайте на стол. Помните, что хранить салаты с майонезом, даже в холодильнике можно не более 8 часов.
Сразу подайте на стол. Помните, что хранить салаты с майонезом, даже в холодильнике можно не более 8 часов.
 В комплекте гриля-духовки входит кулинарная книга с 55 рецептами вкусных блюд.
В комплекте гриля-духовки входит кулинарная книга с 55 рецептами вкусных блюд. По понятным причинам, их посетители активно употребляли горячительные напитки, после чего дрались, нанося ущерб заведениям. Поэтому повар решил приготовить недорогой салат, который понравился бы простому люду и отвлек от чрезмерного пьянства. Надо сказать, он был еще тем затейником и каждый ингредиент селедки под шубой наделил особым смыслом. Красная свекла символизировала революцию, рыба — рабочих, картошка и морковь — крестьян, близких к земле, а майонез — буржуазию. То есть, салат должен был сплотить, объединить все слои населения! А назвал его повар «ШУБА», что означало «Шовинизму и Упадку Бойкот и Анафема». Понравилась ли эта идея пролетариату, доподлинно неизвестно, но вкус селедки под шубой оценили все, и рецепт, как мы знаем, ушел в народ.
По понятным причинам, их посетители активно употребляли горячительные напитки, после чего дрались, нанося ущерб заведениям. Поэтому повар решил приготовить недорогой салат, который понравился бы простому люду и отвлек от чрезмерного пьянства. Надо сказать, он был еще тем затейником и каждый ингредиент селедки под шубой наделил особым смыслом. Красная свекла символизировала революцию, рыба — рабочих, картошка и морковь — крестьян, близких к земле, а майонез — буржуазию. То есть, салат должен был сплотить, объединить все слои населения! А назвал его повар «ШУБА», что означало «Шовинизму и Упадку Бойкот и Анафема». Понравилась ли эта идея пролетариату, доподлинно неизвестно, но вкус селедки под шубой оценили все, и рецепт, как мы знаем, ушел в народ. Туда нужно добавлять тертое яблочко»? Так, и сельдь под шубой хозяйки готовят по-разному. Можно спорить до бесконечности какой вариант селедки под шубой — классический рецепт.
Туда нужно добавлять тертое яблочко»? Так, и сельдь под шубой хозяйки готовят по-разному. Можно спорить до бесконечности какой вариант селедки под шубой — классический рецепт. Его можно взять за основу, а потом мы подумаем, чем еще можно разнообразить салат, как его можно подавать в будни и праздники.
Его можно взять за основу, а потом мы подумаем, чем еще можно разнообразить салат, как его можно подавать в будни и праздники. Самой вкусной считается олюторская. Купить селедку сейчас можно уже разделанной, в масле, в банках и, конечно, целую непотрошеную. Какой отдать предпочтение – выбирать вам. Я обычно беру целую рыбу, мне так спокойнее, разделать ее не составляет большого труда, но зато я вижу ее целиком.
Самой вкусной считается олюторская. Купить селедку сейчас можно уже разделанной, в масле, в банках и, конечно, целую непотрошеную. Какой отдать предпочтение – выбирать вам. Я обычно беру целую рыбу, мне так спокойнее, разделать ее не составляет большого труда, но зато я вижу ее целиком.
 Это будет одна порция селедки. Кольцо я потом сниму и будут хорошо видны слои.
Это будет одна порция селедки. Кольцо я потом сниму и будут хорошо видны слои. Причем для хранения остатки салата лучше переложить в пластиковый контейнер с плотно закрывающейся крышкой, чтобы сам салат не напитал другие запахи и чтобы другие продукты в холодильнике тоже не пропахли им.
Причем для хранения остатки салата лучше переложить в пластиковый контейнер с плотно закрывающейся крышкой, чтобы сам салат не напитал другие запахи и чтобы другие продукты в холодильнике тоже не пропахли им.
 Не забывайте смазывать майонезом!
Не забывайте смазывать майонезом!
 Он очень удобен, не только для приготовления овощных или фруктовых пюре, но и для взбивания яиц или соусов.
Он очень удобен, не только для приготовления овощных или фруктовых пюре, но и для взбивания яиц или соусов. Я предпочитаю покупать лук-шалот, он не такой горький, как обыкновенный. Смазываем тонким слоем майонеза.
Я предпочитаю покупать лук-шалот, он не такой горький, как обыкновенный. Смазываем тонким слоем майонеза. Есть варианты, где исключают традиционные для салата ингредиенты: яйца, картофель или морковь.
Есть варианты, где исключают традиционные для салата ингредиенты: яйца, картофель или морковь. Картофель не натираю, а нарезаю кубиками. Салатик получается очень ароматным, сочным и потрясающе вкусным.
Картофель не натираю, а нарезаю кубиками. Салатик получается очень ароматным, сочным и потрясающе вкусным. Затем для ускорения процесса приготовления заливаем овощи ледяной водой и оставляем на 10 минут. Очищаем.
Затем для ускорения процесса приготовления заливаем овощи ледяной водой и оставляем на 10 минут. Очищаем. Удобнее это делать вилкой. Мне в верхних слоях салата всегда не хватает соли, поэтому слой из моркови я немного солю. Смазываем майонезом (3 ст. л.).
Удобнее это делать вилкой. Мне в верхних слоях салата всегда не хватает соли, поэтому слой из моркови я немного солю. Смазываем майонезом (3 ст. л.). Конечно, может некоторые скажут, что она такая сочная, и точно вкусная. Но, я повторюсь, в салате селедка под шубой все должно быть в меру, нужно правильно подготовить продукты для салата, не перепутать очередность слоев селедки под шубой, а все остальное дело техники. Все эти вопросы, как правильно приготовить селедку под шубой, мы сейчас разберем на моем пошаговом рецепте с подробными фото. Начнем, пожалуй, с набора продуктов для этого праздничного салата.
Конечно, может некоторые скажут, что она такая сочная, и точно вкусная. Но, я повторюсь, в салате селедка под шубой все должно быть в меру, нужно правильно подготовить продукты для салата, не перепутать очередность слоев селедки под шубой, а все остальное дело техники. Все эти вопросы, как правильно приготовить селедку под шубой, мы сейчас разберем на моем пошаговом рецепте с подробными фото. Начнем, пожалуй, с набора продуктов для этого праздничного салата.

 Готовность овощей можно проверить ножом, если нож мягко входит овощи проварились. Не оставляйте овощи в воде иначе они будут водянистые и вы только испортите салат. Морковь и свеклу выбирайте насыщенных ярких оттенков. Яйца отвариваем в крутую, остужаем. Все овощи очищаем от кожуры.
Готовность овощей можно проверить ножом, если нож мягко входит овощи проварились. Не оставляйте овощи в воде иначе они будут водянистые и вы только испортите салат. Морковь и свеклу выбирайте насыщенных ярких оттенков. Яйца отвариваем в крутую, остужаем. Все овощи очищаем от кожуры.

 ;
; Оставить минут на 15-20. Приготовленный таким образом лук придаст блюду более оригинальный вкус.
Оставить минут на 15-20. Приготовленный таким образом лук придаст блюду более оригинальный вкус. Сверху посыпаем яйцом или только желтком.
Сверху посыпаем яйцом или только желтком. Сейчас вы узнаете как сделать селедка под шубой слои.
Сейчас вы узнаете как сделать селедка под шубой слои.
 Вы наверняка увидите этот салат из свеклы на свадьбах, праздничных столах и других русских мероприятиях, потому что это еда, которую готовила бабушка!
Вы наверняка увидите этот салат из свеклы на свадьбах, праздничных столах и других русских мероприятиях, потому что это еда, которую готовила бабушка!  Вы можете выложить салат слоями в причудливые блюда или использовать противни, покрытые полиэтиленовой пленкой, чтобы потом легко перевернуть.Это вневременной классический русский или украинский салат, который заслужил место в основных салатах.
Вы можете выложить салат слоями в причудливые блюда или использовать противни, покрытые полиэтиленовой пленкой, чтобы потом легко перевернуть.Это вневременной классический русский или украинский салат, который заслужил место в основных салатах. Еще называют селедку под шубой, потому что Шуба означает шуба. В результате некоторые варианты включают добавление нарезанных кубиками солений, тертых яблок или гарниров из сваренных вкрутую яиц.Этот рецепт шубы включает все классические вкусы без дополнительных надстроек, которые требуются в некоторых рецептах.
Еще называют селедку под шубой, потому что Шуба означает шуба. В результате некоторые варианты включают добавление нарезанных кубиками солений, тертых яблок или гарниров из сваренных вкрутую яиц.Этот рецепт шубы включает все классические вкусы без дополнительных надстроек, которые требуются в некоторых рецептах. Когда вы обжариваете свеклу, в ней сохраняются все питательные вещества, тогда как при кипячении свекла вода может стать пурпурной и выкипеть многие ее питательные вещества. Я люблю покупать свеклу в больших количествах, жарить и натирать ее. Я использую свежую тертую свеклу для салатов и замораживаю остатки для супов, так как свекла может выделять лишнюю воду после замораживания.
Когда вы обжариваете свеклу, в ней сохраняются все питательные вещества, тогда как при кипячении свекла вода может стать пурпурной и выкипеть многие ее питательные вещества. Я люблю покупать свеклу в больших количествах, жарить и натирать ее. Я использую свежую тертую свеклу для салатов и замораживаю остатки для супов, так как свекла может выделять лишнюю воду после замораживания.


 Использование низкокалорийного или диетического майонеза снизит калорийность всего блюда до рекордных 1100-1750 калорий. Также рекомендуется выбирать наименее жирную сельдь. Правильная рыба не менее важна, чем содержание несушек. Не рекомендуется покупать нарезанную и измельченную сельдь в масле. Как правило, такой рельефный процесс сказывается на вкусовых качествах блюда. К тому же в масле обычно есть дополнительные специи, которые придадут блюду необычный вкус традиционной селедки под шубой.Классический вариант салата не должен содержать специй. Но обилие зелени приветствуется. На финальном фото представлен один из вариантов украшения селедки под шубой.
Использование низкокалорийного или диетического майонеза снизит калорийность всего блюда до рекордных 1100-1750 калорий. Также рекомендуется выбирать наименее жирную сельдь. Правильная рыба не менее важна, чем содержание несушек. Не рекомендуется покупать нарезанную и измельченную сельдь в масле. Как правило, такой рельефный процесс сказывается на вкусовых качествах блюда. К тому же в масле обычно есть дополнительные специи, которые придадут блюду необычный вкус традиционной селедки под шубой.Классический вариант салата не должен содержать специй. Но обилие зелени приветствуется. На финальном фото представлен один из вариантов украшения селедки под шубой. Вытаскиваем внутренности, не забывая обрезать края.
Вытаскиваем внутренности, не забывая обрезать края.
 Слои делают из сельди, отварного картофеля, моркови, свеклы.
Слои делают из сельди, отварного картофеля, моркови, свеклы.
 Сверху выложите полукольца свеклы в виде плавников. Из морковных полосок сформируйте плавники, хвост и пасть рыбы. Глазки можно сделать из вареных яичных белков с добавлением кружочков оливок.
Сверху выложите полукольца свеклы в виде плавников. Из морковных полосок сформируйте плавники, хвост и пасть рыбы. Глазки можно сделать из вареных яичных белков с добавлением кружочков оливок. Чем больше майонеза, тем питательнее и вкуснее будет салат;
Чем больше майонеза, тем питательнее и вкуснее будет салат; Если вы готовите в будние дни, можно вдвое уменьшить количество ингредиентов.
Если вы готовите в будние дни, можно вдвое уменьшить количество ингредиентов. 
 Американские эксперты выявили, что вирус способен негативно влиять на физиологические параметры сердца. Эти изменения вызываются воспалительной реакцией или же появляются в результате возникновения очага в сердечной мышце.
Американские эксперты выявили, что вирус способен негативно влиять на физиологические параметры сердца. Эти изменения вызываются воспалительной реакцией или же появляются в результате возникновения очага в сердечной мышце. Влияние коронавируса на сердце проявляется развитием самых разных осложнений.
Влияние коронавируса на сердце проявляется развитием самых разных осложнений.
 А ведь курение имеет негативные последствия не только для легких курильщика, но и для его сердца — главного органа любого человека. Немногие знают, что курение создает дополнительную, и довольно значительную, нагрузку на сердце, отягощая его работу, что может привести к возникновению хронической сердечной недостаточности.
А ведь курение имеет негативные последствия не только для легких курильщика, но и для его сердца — главного органа любого человека. Немногие знают, что курение создает дополнительную, и довольно значительную, нагрузку на сердце, отягощая его работу, что может привести к возникновению хронической сердечной недостаточности.
 Отказ от курения улучшает работу сердца и снижает вероятность развития всех без исключения заболеваний сердечно-сосудистой системы в три раза. Уже спустя пару недель после отказа от курения количество вредоносного белка в крови, который отвечает за появление злокачественных опухолей и атеросклероза, существенно снижается.
Отказ от курения улучшает работу сердца и снижает вероятность развития всех без исключения заболеваний сердечно-сосудистой системы в три раза. Уже спустя пару недель после отказа от курения количество вредоносного белка в крови, который отвечает за появление злокачественных опухолей и атеросклероза, существенно снижается. 
 Механизм поражения сердечной мышцы связан с воздействием патогенных микроорганизмов и продуктов их жизнедеятельности на ткани сердца. Также повреждение происходит на фоне общей реакции организма на воспаление. При коронавирусной инфекции риск поражения сердца и сердечно-сосудистой системы в целом, несомненно, высокий, нередко это приводит к серьезным последствиям, особенно при наличии хронических сердечно-сосудистых и эндокринных заболеваний», — говорит врач-кардиолог, заведующий отделением восстановительного лечения Тюменского кардиологического научного центра Тимофей Семенихин.
Механизм поражения сердечной мышцы связан с воздействием патогенных микроорганизмов и продуктов их жизнедеятельности на ткани сердца. Также повреждение происходит на фоне общей реакции организма на воспаление. При коронавирусной инфекции риск поражения сердца и сердечно-сосудистой системы в целом, несомненно, высокий, нередко это приводит к серьезным последствиям, особенно при наличии хронических сердечно-сосудистых и эндокринных заболеваний», — говорит врач-кардиолог, заведующий отделением восстановительного лечения Тюменского кардиологического научного центра Тимофей Семенихин. Если сгусток крови попал в сосуды головного мозга, это может закончиться инсультом, если в легкие — тромбоэмболией или инфарктом легких, в других органах — их ишемическим поражением. Поэтому больным с хроническими заболеваниями нужно быть особенно внимательными.
Если сгусток крови попал в сосуды головного мозга, это может закончиться инсультом, если в легкие — тромбоэмболией или инфарктом легких, в других органах — их ишемическим поражением. Поэтому больным с хроническими заболеваниями нужно быть особенно внимательными. Это может быть признаком поражения сердечно-сосудистой системы, наравне с перебоями пульса. А если есть боли в области сердца, дискомфорт при нагрузке, например, при ходьбе, подъеме по лестнице — то тревожные звоночки требуют немедленного обращения к врачу.
Это может быть признаком поражения сердечно-сосудистой системы, наравне с перебоями пульса. А если есть боли в области сердца, дискомфорт при нагрузке, например, при ходьбе, подъеме по лестнице — то тревожные звоночки требуют немедленного обращения к врачу. — В каждом случае требуется индивидуальный подход, свои анализы и рекомендации. Если не удается вернуться к прежнему физическому и эмоциональному состоянию, как до заболевания, требуется восстановление организма», — рассказал Тимофей Семенихин.
— В каждом случае требуется индивидуальный подход, свои анализы и рекомендации. Если не удается вернуться к прежнему физическому и эмоциональному состоянию, как до заболевания, требуется восстановление организма», — рассказал Тимофей Семенихин.

 Тогда никто даже не мог предположить, что мальчик, родившийся в семье простых рабочих, однажды станет кумиром миллионов зрителей.
Тогда никто даже не мог предположить, что мальчик, родившийся в семье простых рабочих, однажды станет кумиром миллионов зрителей. Но несмотря на это, не забывал о своей любви к музыке, занимался самодеятельностью и даже стал участником провинциального джаз-бенда. Одновременно он увлекся театром и поступил в студию при Драматическом театре города Горького.
Но несмотря на это, не забывал о своей любви к музыке, занимался самодеятельностью и даже стал участником провинциального джаз-бенда. Одновременно он увлекся театром и поступил в студию при Драматическом театре города Горького. Получив диплом, Евстигнеев по распределению попал на работу во Владимир, в областной драматический театр имени Луначарского. Но и здесь задержался ненадолго: уехал в Москву, поступать в школу-студию МХАТ. И она покорилась актеру с первого раза: его приняли сразу на третий курс.
Получив диплом, Евстигнеев по распределению попал на работу во Владимир, в областной драматический театр имени Луначарского. Но и здесь задержался ненадолго: уехал в Москву, поступать в школу-студию МХАТ. И она покорилась актеру с первого раза: его приняли сразу на третий курс. В 32 учебных заведениях Германии установили фонтанчики с питьевой водой, чтобы дети могли утолять жажду при первой же возможности. А школьникам прочитали несколько лекций о том, насколько полезной может быть вода.
В 32 учебных заведениях Германии установили фонтанчики с питьевой водой, чтобы дети могли утолять жажду при первой же возможности. А школьникам прочитали несколько лекций о том, насколько полезной может быть вода. Примерно столько вы бы потеряли, если бы полчаса плавали в спокойном темпе, 40 минут гуляли или чуть более получаса мыли полы.
Примерно столько вы бы потеряли, если бы полчаса плавали в спокойном темпе, 40 минут гуляли или чуть более получаса мыли полы. Более барышень ни в чём не ограничивали.
Более барышень ни в чём не ограничивали.
 Или чай – некрепкий, без молока и сахара. Вода, кстати, бывает разная. Есть «пустая», в которой почти нет электролитов, от нее худеющим толку не будет. Гораздо эффективнее столовая вода с хорошим минеральным составом. Читайте этикетки! А вот лечебные воды бесконтрольно пить не стоит, это слишком большая нагрузка на организм.
Или чай – некрепкий, без молока и сахара. Вода, кстати, бывает разная. Есть «пустая», в которой почти нет электролитов, от нее худеющим толку не будет. Гораздо эффективнее столовая вода с хорошим минеральным составом. Читайте этикетки! А вот лечебные воды бесконтрольно пить не стоит, это слишком большая нагрузка на организм. В противном случае высоки шансы встретить утро невыспавшимся и разбитым. Важно понимать, что при ожирении метаболизм замедлен, водно-солевой баланс и выведение лишней жидкости нарушены. Поэтому водную нагрузку нужно увеличивать постепенно, причем на фоне увеличения нагрузки физической. Температура жидкости тоже имеет значение. Например, слишком холодная, особенно сразу после еды, мешает усвоению пищи и может спровоцировать диарею. Подходящая температура – 22–27 С.
В противном случае высоки шансы встретить утро невыспавшимся и разбитым. Важно понимать, что при ожирении метаболизм замедлен, водно-солевой баланс и выведение лишней жидкости нарушены. Поэтому водную нагрузку нужно увеличивать постепенно, причем на фоне увеличения нагрузки физической. Температура жидкости тоже имеет значение. Например, слишком холодная, особенно сразу после еды, мешает усвоению пищи и может спровоцировать диарею. Подходящая температура – 22–27 С. Не всякий подход к решению этой проблемы подойдет, не всем охота активно двигаться и заниматься спортом, а также ограничивать себя в питании. Конечно, отказаться от мучного и сладкого придется, но наибольшую пользу для избавления от лишних килограммов принесет обычная чистая питьевая вода. Мы говорим о воде из бутылок от надежных производителей без всяких лишних примесей.
Не всякий подход к решению этой проблемы подойдет, не всем охота активно двигаться и заниматься спортом, а также ограничивать себя в питании. Конечно, отказаться от мучного и сладкого придется, но наибольшую пользу для избавления от лишних килограммов принесет обычная чистая питьевая вода. Мы говорим о воде из бутылок от надежных производителей без всяких лишних примесей. Отметим, что чистую воду нельзя заменить чаем, кофе или молочным коктейлем.
Отметим, что чистую воду нельзя заменить чаем, кофе или молочным коктейлем.
 Для организма лучше всего подходит чистая питьевая вода, не газированная. Тем более не стоит пить кофе, чай или алкоголь. Надеюсь, вы понимаете, что алкоголь не может заменить воду?
Для организма лучше всего подходит чистая питьевая вода, не газированная. Тем более не стоит пить кофе, чай или алкоголь. Надеюсь, вы понимаете, что алкоголь не может заменить воду?
 Операторы свяжутся с Вами и уточнят детали. Тел. 8 (800) 100-15-15
Операторы свяжутся с Вами и уточнят детали. Тел. 8 (800) 100-15-15 Во время снижения веса, особенно активного, важно выводить побочные продукты распада жиров, очищать кровь. Это далеко не все свойства жидкости.
Во время снижения веса, особенно активного, важно выводить побочные продукты распада жиров, очищать кровь. Это далеко не все свойства жидкости. Оно грозит запорами, интоксикацией, проблемами с кожей, волосами. Жидкость жизненно необходима людям на белковых диетах, чтобы снизить проявления кетоза.
Оно грозит запорами, интоксикацией, проблемами с кожей, волосами. Жидкость жизненно необходима людям на белковых диетах, чтобы снизить проявления кетоза. Зачастую в магазине продается она же, только предварительно пропущена через фильтры. Нужно конкретно смотреть по производителю, независимым экспертизам;
Зачастую в магазине продается она же, только предварительно пропущена через фильтры. Нужно конкретно смотреть по производителю, независимым экспертизам; Все отлично, но мы же разные! Даме с весом от 100 кг этого количества мало. Если девушка всего 50 кг, то много. Нет единой цифры для всех. Согласно нормам, на каждый килограмм веса требуется 30 мл воды в сутки, мужчинам 40 мл.
Все отлично, но мы же разные! Даме с весом от 100 кг этого количества мало. Если девушка всего 50 кг, то много. Нет единой цифры для всех. Согласно нормам, на каждый килограмм веса требуется 30 мл воды в сутки, мужчинам 40 мл. Причем то, что мы видим клинически, это только верхушка айсберга, изменения, которые происходят в организме, глубже и не всегда заметны сразу.
Причем то, что мы видим клинически, это только верхушка айсберга, изменения, которые происходят в организме, глубже и не всегда заметны сразу.
 Поэтому, если при тестировании этот показатель остается высоким в течение 2-4 месяцев, значит нужно искать другие причины нездоровья, которые мог инициировать коронавирус.
Поэтому, если при тестировании этот показатель остается высоким в течение 2-4 месяцев, значит нужно искать другие причины нездоровья, которые мог инициировать коронавирус. Таким образом, за три месяца — с января по март 2019 года — я сократила сумму ежемесячного взноса до ₽40 тыс. (изначально он составлял ₽41,6 тыс.). За каждые дополнительно внесенные ₽40-45 тыс. платеж сокращался примерно на ₽500-600.
Таким образом, за три месяца — с января по март 2019 года — я сократила сумму ежемесячного взноса до ₽40 тыс. (изначально он составлял ₽41,6 тыс.). За каждые дополнительно внесенные ₽40-45 тыс. платеж сокращался примерно на ₽500-600. За 7 месяцев досрочных платежей я сократила срок своего кредита дополнительно на два года (не считая одного года и двух месяцев, которые я плачу по графику). Я не планирую останавливаться на достигнутом и рассчитываю полностью выплатить кредит до конца 2023 года.
За 7 месяцев досрочных платежей я сократила срок своего кредита дополнительно на два года (не считая одного года и двух месяцев, которые я плачу по графику). Я не планирую останавливаться на достигнутом и рассчитываю полностью выплатить кредит до конца 2023 года.
 Будьте честны с собой, чтобы понять, что мотивирует вас работать продуктивнее.
Будьте честны с собой, чтобы понять, что мотивирует вас работать продуктивнее. Для некоторых это должно быть на ежедневной основе, другим может понадобиться больше свободы.
Для некоторых это должно быть на ежедневной основе, другим может понадобиться больше свободы. «Вам необходимо создать атмосферу доверия друг к другу», – говорит Гласнапп, отмечая, что кризисные времена создают дополнительный потенциал.
«Вам необходимо создать атмосферу доверия друг к другу», – говорит Гласнапп, отмечая, что кризисные времена создают дополнительный потенциал.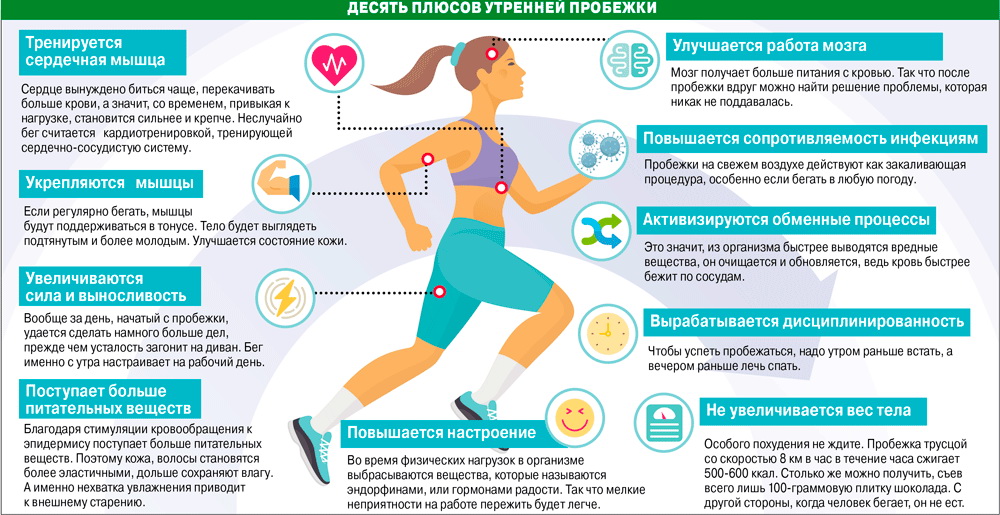 В этом руководстве мы раскроем ключевые принципы того, как учиться быстрее. С помощью этих принципов вы сможете заставить себя быстрее изучать что угодно — иностранные языки, принципы бизнеса, музыкальные инструменты и так далее.
В этом руководстве мы раскроем ключевые принципы того, как учиться быстрее. С помощью этих принципов вы сможете заставить себя быстрее изучать что угодно — иностранные языки, принципы бизнеса, музыкальные инструменты и так далее.

 Как объясняет Кауфман, главное — сосредоточиться на первых 20 часах и за этот период изучить самые важные аспекты навыка, чтобы получить максимальную отдачу.
Как объясняет Кауфман, главное — сосредоточиться на первых 20 часах и за этот период изучить самые важные аспекты навыка, чтобы получить максимальную отдачу.



 Вот почему мы так пристрастились к уведомлениям в соцсетях: каждый раз, когда мы видим их, вырабатывается допамин.
Вот почему мы так пристрастились к уведомлениям в соцсетях: каждый раз, когда мы видим их, вырабатывается допамин. Так, например, группа компаний «Информтехника», занимающаяся производством средств связи и IP-телефонии, разработала специальный корпоративный мессенджер «Росчат», который предоставляет мобильное приложение с защищенными каналами связи и простой настройкой под нужды компании.
Так, например, группа компаний «Информтехника», занимающаяся производством средств связи и IP-телефонии, разработала специальный корпоративный мессенджер «Росчат», который предоставляет мобильное приложение с защищенными каналами связи и простой настройкой под нужды компании. Часто производители недостаточно информированы о государственной помощи, и им сложно разобраться, какие меры были бы оптимальны в их ситуации. Сейчас мы разрабатываем «Навигатор мер поддержки», в котором будут удобно и структурированно расположены все меры поддержки для столичных экспортеров. Мы хотим, чтобы наша платформа выступала своего рода агрегатором всевозможных мер с интеграцией в нее сторонних сервисов.
Часто производители недостаточно информированы о государственной помощи, и им сложно разобраться, какие меры были бы оптимальны в их ситуации. Сейчас мы разрабатываем «Навигатор мер поддержки», в котором будут удобно и структурированно расположены все меры поддержки для столичных экспортеров. Мы хотим, чтобы наша платформа выступала своего рода агрегатором всевозможных мер с интеграцией в нее сторонних сервисов.
 Главное — это желание развивать и увеличивать объемы своего экспорта. Нам достаточно того, чтобы у компании была в наличии электронная цифровая подпись.
Главное — это желание развивать и увеличивать объемы своего экспорта. Нам достаточно того, чтобы у компании была в наличии электронная цифровая подпись.
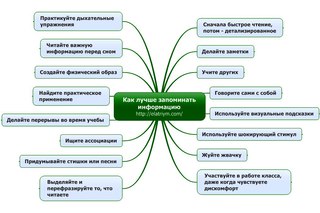
 Даже если вы купили новую квартиру от застройщика в Севастополе, где еще нет мебели, начните ее благоустройство с прихожей и спальни. Не стремитесь к тому, чтобы все сразу было идеально. Позаботьтесь сначала о тех зонах, где вы бываете чаще всего. Хотя прихожую нельзя отнести к часто посещаемым местам, но с ней связан скорее психологический момент. Переступая порог собственной квартиры, человек подсознательно хочет видеть уют и благоустроенность (даже если жилье еще находится в состоянии ремонта). Поэтому, прежде всего, следует купить в прихожую удобный одежный шкаф, вешалку и зеркало. Это позволит превратить пустые стены в уютный домашний уголок.
Даже если вы купили новую квартиру от застройщика в Севастополе, где еще нет мебели, начните ее благоустройство с прихожей и спальни. Не стремитесь к тому, чтобы все сразу было идеально. Позаботьтесь сначала о тех зонах, где вы бываете чаще всего. Хотя прихожую нельзя отнести к часто посещаемым местам, но с ней связан скорее психологический момент. Переступая порог собственной квартиры, человек подсознательно хочет видеть уют и благоустроенность (даже если жилье еще находится в состоянии ремонта). Поэтому, прежде всего, следует купить в прихожую удобный одежный шкаф, вешалку и зеркало. Это позволит превратить пустые стены в уютный домашний уголок.
 Обычно такую скорость можно получить от ведущих интернет-сервисов, использующих глобально распределенные серверы.
Обычно такую скорость можно получить от ведущих интернет-сервисов, использующих глобально распределенные серверы. Разница между этими двумя измерениями также называется «буферной пробкой».
Разница между этими двумя измерениями также называется «буферной пробкой».
 Некоторые из наиболее популярных сервисов тестирования скорости включают Speedtest.net или Fast.com.
Некоторые из наиболее популярных сервисов тестирования скорости включают Speedtest.net или Fast.com. Наконец, расширенная услуга — это любая скорость соединения более 25 Мбит / с, которая лучше всего подходит для тех, у кого более четырех пользователей или устройств используют соединение одновременно для более чем легкого использования.
Наконец, расширенная услуга — это любая скорость соединения более 25 Мбит / с, которая лучше всего подходит для тех, у кого более четырех пользователей или устройств используют соединение одновременно для более чем легкого использования. Однако это может быть так, в зависимости от того, сколько ему лет. Технология маршрутизатора, как и любая другая технология, часто меняется, что может привести к проблемам с производительностью.Если ваш маршрутизатор был приобретен в последние пару лет, скорее всего, все в порядке, и проблема связана с чем-то другим.
Однако это может быть так, в зависимости от того, сколько ему лет. Технология маршрутизатора, как и любая другая технология, часто меняется, что может привести к проблемам с производительностью.Если ваш маршрутизатор был приобретен в последние пару лет, скорее всего, все в порядке, и проблема связана с чем-то другим. Это печальный факт, но интернет-провайдерам разрешено ограничивать скорость вашего соединения. Однако есть шаги, которые вы можете предпринять, чтобы определить, так ли это или есть другая проблема, следуя этому руководству.
Это печальный факт, но интернет-провайдерам разрешено ограничивать скорость вашего соединения. Однако есть шаги, которые вы можете предпринять, чтобы определить, так ли это или есть другая проблема, следуя этому руководству. Выключите маршрутизатор Wi-Fi. Выполните тест скорости три или четыре раза, чтобы получить точное среднее значение.
Выключите маршрутизатор Wi-Fi. Выполните тест скорости три или четыре раза, чтобы получить точное среднее значение.
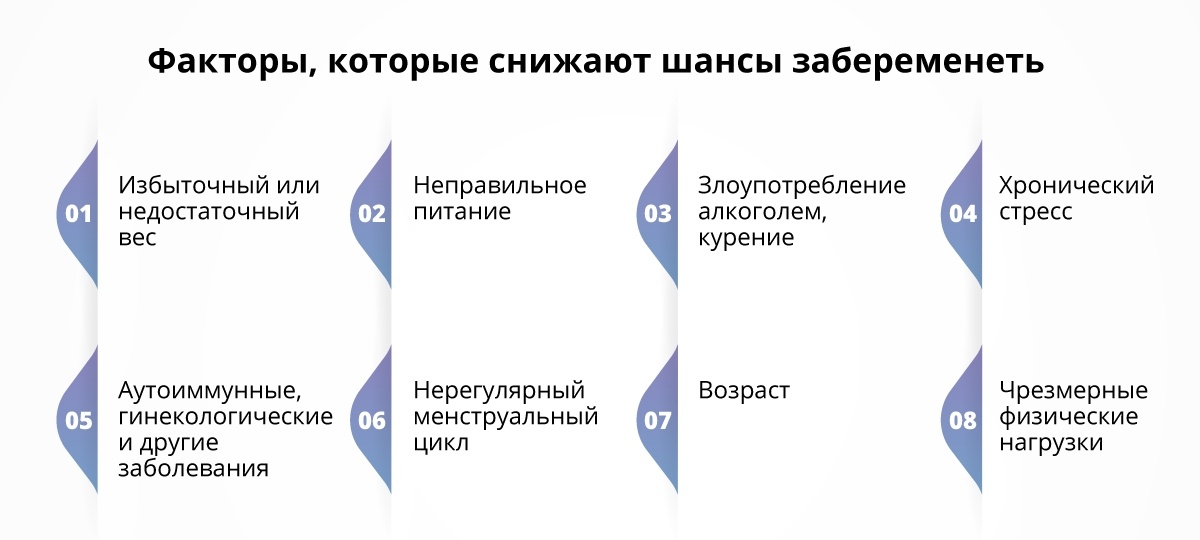
 Но у разных типов Интернета есть свои скоростные возможности.
Но у разных типов Интернета есть свои скоростные возможности.

 Снова открывается несколько соединений с тестовым сервером. Вместо загрузки файла на вашем устройстве создается большой файл случайных данных, который передается через все подключения к серверу.Передача данных на сервер по сети через несколько потоков обеспечивает измерение максимальной пропускной способности. Опять же, запись скорости передачи данных по времени дает доступную скорость интернета для загрузки данных.
Снова открывается несколько соединений с тестовым сервером. Вместо загрузки файла на вашем устройстве создается большой файл случайных данных, который передается через все подключения к серверу.Передача данных на сервер по сети через несколько потоков обеспечивает измерение максимальной пропускной способности. Опять же, запись скорости передачи данных по времени дает доступную скорость интернета для загрузки данных. Но вы должны принять во внимание один важный аспект, чтобы точно проверить скорость. Выберите подходящий инструмент. Это зависит от устройства, которое вы хотите использовать, будь то телефон, планшет или компьютер.Чтобы проверить скорость интернета на компьютере, используйте свой браузер и приложение на этом веб-сайте. Чтобы добиться точных результатов на мобильных устройствах, вам следует загрузить наше приложение для iOS или Android соответственно. Это особенно важно при тестировании скорости Wi-Fi. Поскольку браузеры на мобильных устройствах имеют низкую производительность, мы предлагаем использовать мобильное приложение, написанное на собственном коде, чтобы обеспечить наиболее точные результаты теста скорости.
Но вы должны принять во внимание один важный аспект, чтобы точно проверить скорость. Выберите подходящий инструмент. Это зависит от устройства, которое вы хотите использовать, будь то телефон, планшет или компьютер.Чтобы проверить скорость интернета на компьютере, используйте свой браузер и приложение на этом веб-сайте. Чтобы добиться точных результатов на мобильных устройствах, вам следует загрузить наше приложение для iOS или Android соответственно. Это особенно важно при тестировании скорости Wi-Fi. Поскольку браузеры на мобильных устройствах имеют низкую производительность, мы предлагаем использовать мобильное приложение, написанное на собственном коде, чтобы обеспечить наиболее точные результаты теста скорости. Итак, вот дело с 10-гигабайтными скоростями.
Итак, вот дело с 10-гигабайтными скоростями. Наши интернет-провайдеры предлагают 10 гигабайт за 170–250 долларов в месяц . Это означает, что общая стоимость национального Интернета без поста может составить всего 200 долларов. Вы можете найти наши варианты цен на странице с ценами на жилье .
Наши интернет-провайдеры предлагают 10 гигабайт за 170–250 долларов в месяц . Это означает, что общая стоимость национального Интернета без поста может составить всего 200 долларов. Вы можете найти наши варианты цен на странице с ценами на жилье . Несколько примеров компьютеров , которые могут работать со скоростями 10 Гбит / с , — это Apple Mac-mini (вариант 10 Гб), Apple iMac Pro (стандарт 10 Гб).ASUS также представила потребительский маршрутизатор с двумя портами 10 Gig. Вы можете приобрести этот роутер на Amazon здесь . Ниже приведен пример того, как должен выглядеть тест скорости 10 Gig. Для получения дополнительной информации о тестах скорости посетите нашу страницу поиска и устранения неисправностей .
Несколько примеров компьютеров , которые могут работать со скоростями 10 Гбит / с , — это Apple Mac-mini (вариант 10 Гб), Apple iMac Pro (стандарт 10 Гб).ASUS также представила потребительский маршрутизатор с двумя портами 10 Gig. Вы можете приобрести этот роутер на Amazon здесь . Ниже приведен пример того, как должен выглядеть тест скорости 10 Gig. Для получения дополнительной информации о тестах скорости посетите нашу страницу поиска и устранения неисправностей . Но если вы посмотрите на небо, вы увидите свидетельство того, что мы движемся. Какова именно скорость Земли вокруг Солнца?
Но если вы посмотрите на небо, вы увидите свидетельство того, что мы движемся. Какова именно скорость Земли вокруг Солнца? (Эта область также называется экватором.) Если вы считаете, что день длится 24 часа, вы разделите окружность на длину дня.Это дает скорость на экваторе около 1037 миль в час (1670 км / ч). [Как быстро путешествовать налегке?]
(Эта область также называется экватором.) Если вы считаете, что день длится 24 часа, вы разделите окружность на длину дня.Это дает скорость на экваторе около 1037 миль в час (1670 км / ч). [Как быстро путешествовать налегке?] Например, если они отправляют людей на Международную космическую станцию, предпочтительным местом для этого является близость к экватору. Вот почему, например, из Флориды запускаются грузовые миссии на Международную космическую станцию.Выполняя это и запускаясь в том же направлении, что и вращение Земли, ракеты получают прирост скорости, чтобы помочь им лететь в космос.
Например, если они отправляют людей на Международную космическую станцию, предпочтительным местом для этого является близость к экватору. Вот почему, например, из Флориды запускаются грузовые миссии на Международную космическую станцию.Выполняя это и запускаясь в том же направлении, что и вращение Земли, ракеты получают прирост скорости, чтобы помочь им лететь в космос. Это радиус ( r ). Длина окружности равна 2 x π x r . Таким образом, за год Земля проходит около 584 миллионов миль (940 миллионов км).
Это радиус ( r ). Длина окружности равна 2 x π x r . Таким образом, за год Земля проходит около 584 миллионов миль (940 миллионов км).
 Атмосфера по-прежнему будет двигаться с исходной скоростью вращения Земли. Это означает, что все будет сметено с земли, включая людей, здания и даже деревья, верхний слой почвы и камни, добавило НАСА.
Атмосфера по-прежнему будет двигаться с исходной скоростью вращения Земли. Это означает, что все будет сметено с земли, включая людей, здания и даже деревья, верхний слой почвы и камни, добавило НАСА. Во-первых, магнитное поле, по-видимому, исчезнет, потому что считается, что оно частично генерируется спином.Мы потеряем наши красочные полярные сияния, и, вероятно, исчезнут и радиационные пояса Ван Аллена, окружающие Землю. Тогда Земля была бы обнажена перед яростью солнца. Каждый раз, когда он посылал выброс корональной массы (заряженные частицы) к Земле, он ударялся о поверхность и засыпал все радиацией. «Это серьезная биологическая опасность», — заявили в НАСА.
Во-первых, магнитное поле, по-видимому, исчезнет, потому что считается, что оно частично генерируется спином.Мы потеряем наши красочные полярные сияния, и, вероятно, исчезнут и радиационные пояса Ван Аллена, окружающие Землю. Тогда Земля была бы обнажена перед яростью солнца. Каждый раз, когда он посылал выброс корональной массы (заряженные частицы) к Земле, он ударялся о поверхность и засыпал все радиацией. «Это серьезная биологическая опасность», — заявили в НАСА. Скорее, исследование 2010 года показало, что предел исходит от нашего двуногого шага, в частности, от того, насколько быстро мы можем переставить ноги, оставив при этом время для отталкивания от земли.
Скорее, исследование 2010 года показало, что предел исходит от нашего двуногого шага, в частности, от того, насколько быстро мы можем переставить ноги, оставив при этом время для отталкивания от земли. Это большая сила, которую нужно приложить за короткое время — и именно поэтому люди могут кататься быстрее, чем бегать, доктор Вейанд сказал: «На коньках вы большую часть времени находитесь на земле, как четвероногие, вместо того, чтобы быть в воздухе.» Если держать коньки на земле дольше, это помогает поддерживать ваше тело во время фазы скольжения, снимая часть нагрузки с толкающей ноги.
Это большая сила, которую нужно приложить за короткое время — и именно поэтому люди могут кататься быстрее, чем бегать, доктор Вейанд сказал: «На коньках вы большую часть времени находитесь на земле, как четвероногие, вместо того, чтобы быть в воздухе.» Если держать коньки на земле дольше, это помогает поддерживать ваше тело во время фазы скольжения, снимая часть нагрузки с толкающей ноги.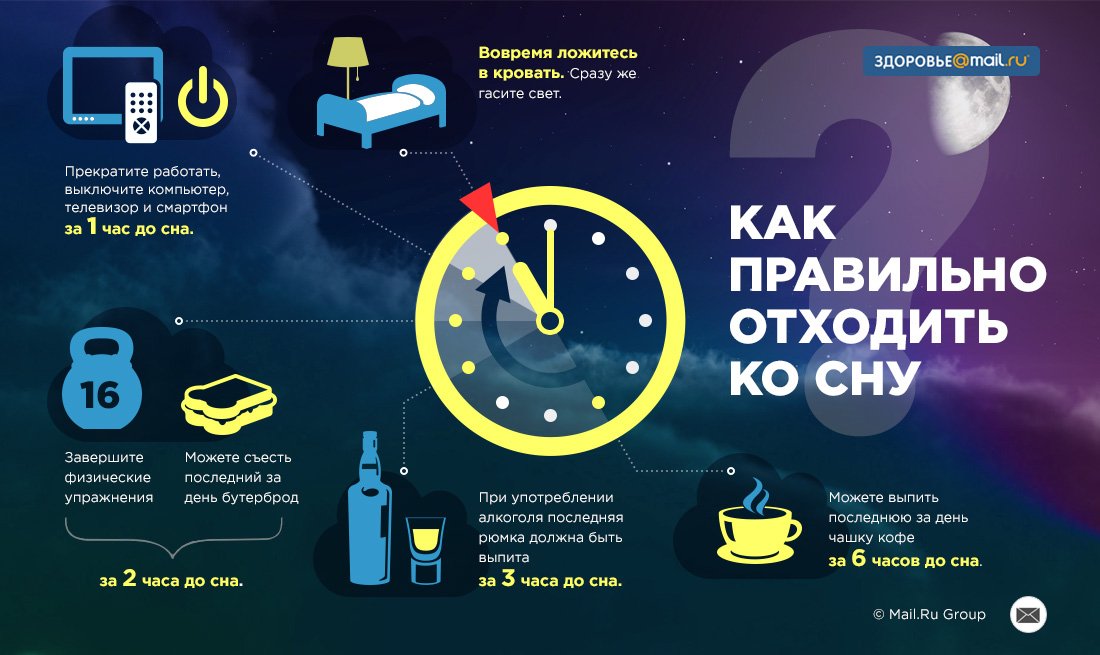

 В норме часть клеток обновляется, поэтому в крови обнаруживается определенная активность щелочной фосфатазы. Если гибнет много клеток, она может повышаться очень значительно.
В норме часть клеток обновляется, поэтому в крови обнаруживается определенная активность щелочной фосфатазы. Если гибнет много клеток, она может повышаться очень значительно.

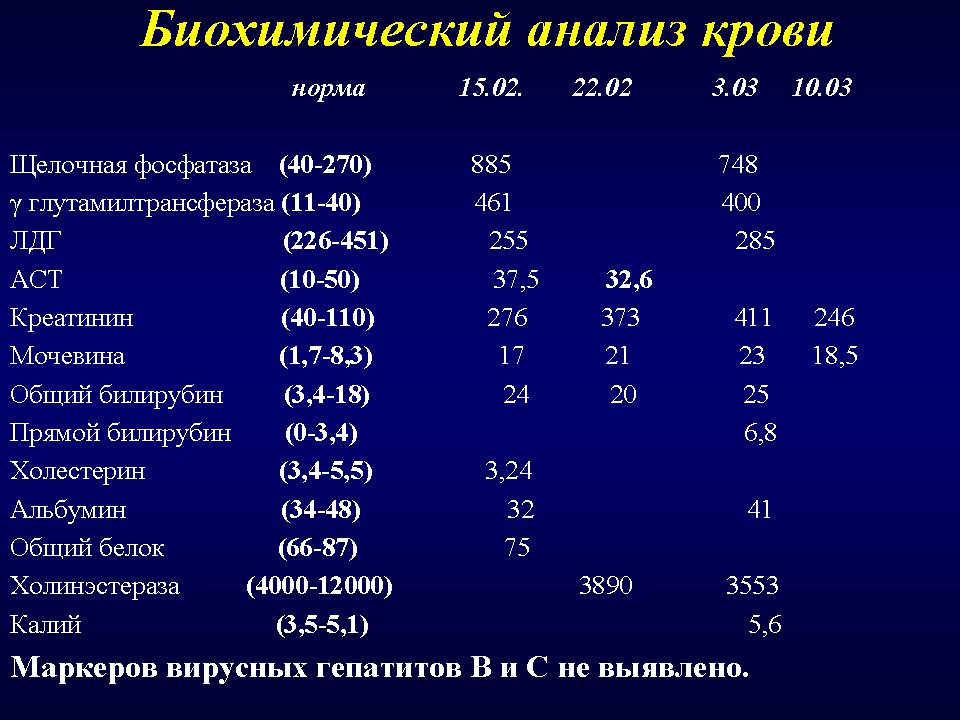
 Результат обследования готов в течение 24 часов (чаще, уже через 12 часов Вам приходит СМС с кодом посещения и ссылкой, пройдя по которой можно увидеть анализа). Печатную версию результата можно получить в нашем филиале, расположенном по адресу 15 микр дом 8 а. Анализ на английском языке выдаем (не забудьте предупредить об этом администратора)
Результат обследования готов в течение 24 часов (чаще, уже через 12 часов Вам приходит СМС с кодом посещения и ссылкой, пройдя по которой можно увидеть анализа). Печатную версию результата можно получить в нашем филиале, расположенном по адресу 15 микр дом 8 а. Анализ на английском языке выдаем (не забудьте предупредить об этом администратора)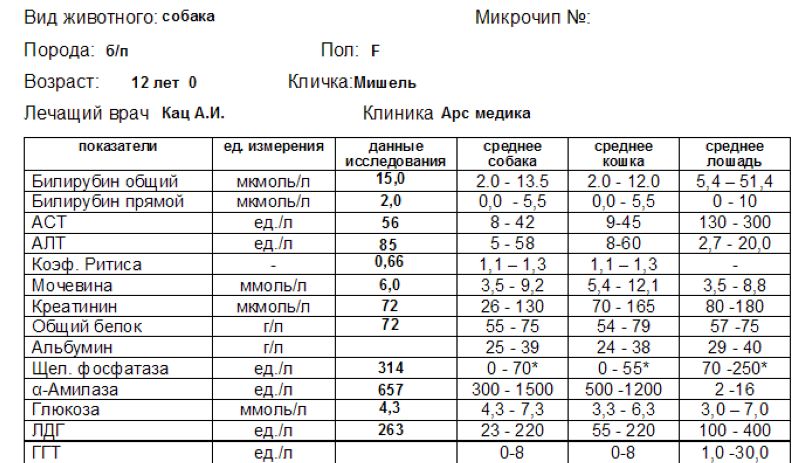
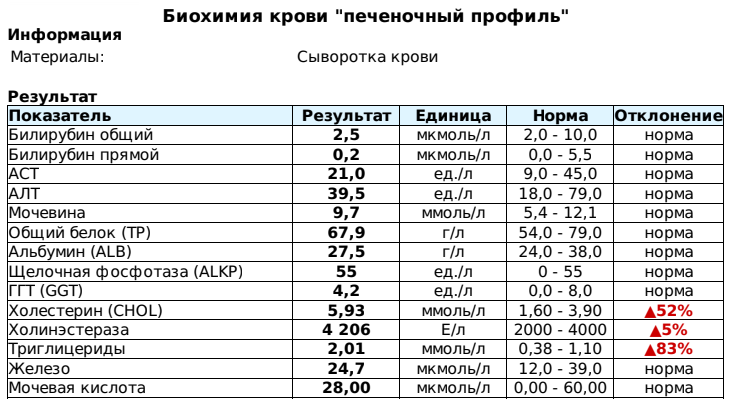
 Активность ЩФ напрямую зависит от активности остеобластов. У пациентов, перенесших переломы, и у детей этот показатель существенно увеличен.
Активность ЩФ напрямую зависит от активности остеобластов. У пациентов, перенесших переломы, и у детей этот показатель существенно увеличен.
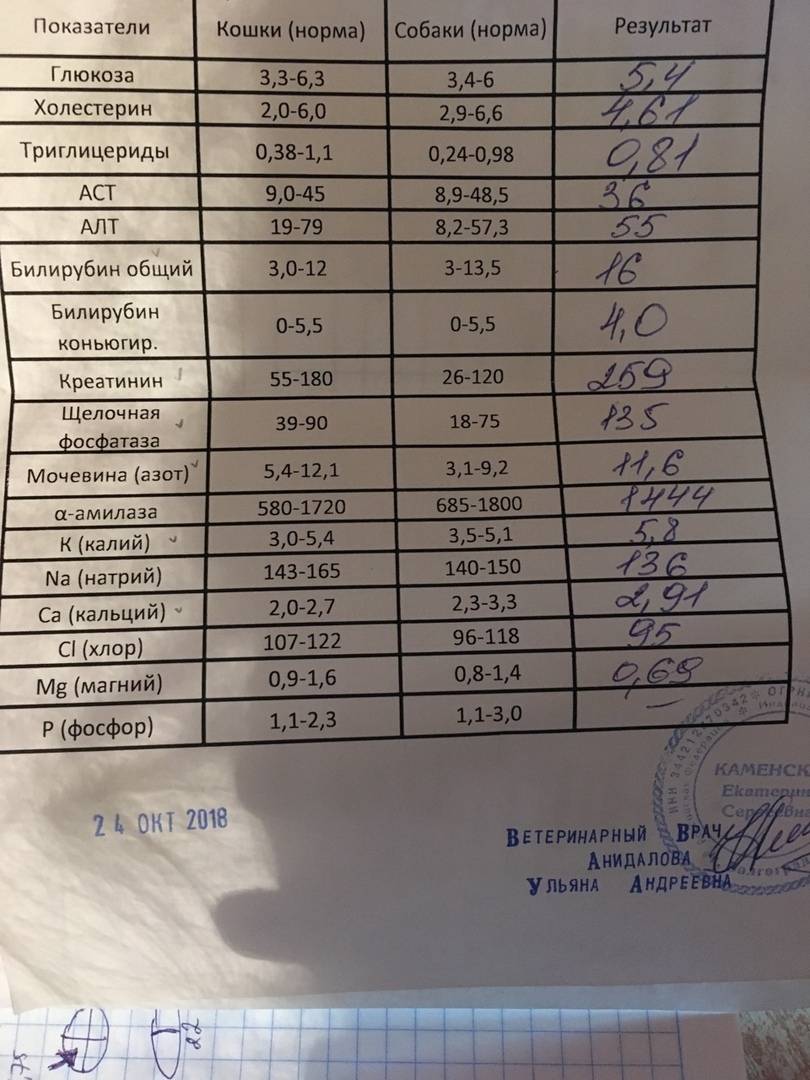 Однако для точной диагностики заболеваний печени целесообразно измерять уровень ЩФ вкупе с другими показателями, такими как гамма-глутамилтранспептидаза (ГГТ), билирубин, аспартатаминотрансфераза (АСТ), аланинаминотрансфераза (АЛТ). Их повышение практически полностью исключает патологию костной ткани, но может свидетельствовать о наличии камней в желчных путях и/или желчном пузыре, воспалении желчного пузыря – холецистите, опухолевых процессах, циррозе печени, в меньшей степени – о гепатитах (воспалении ткани печени).
Однако для точной диагностики заболеваний печени целесообразно измерять уровень ЩФ вкупе с другими показателями, такими как гамма-глутамилтранспептидаза (ГГТ), билирубин, аспартатаминотрансфераза (АСТ), аланинаминотрансфераза (АЛТ). Их повышение практически полностью исключает патологию костной ткани, но может свидетельствовать о наличии камней в желчных путях и/или желчном пузыре, воспалении желчного пузыря – холецистите, опухолевых процессах, циррозе печени, в меньшей степени – о гепатитах (воспалении ткани печени).
 Увеличение показателей ЩФ наблюдается при срастающихся переломах костей.
Увеличение показателей ЩФ наблюдается при срастающихся переломах костей.

 Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
 больших доз витамина С. магнезии.
больших доз витамина С. магнезии.  Этот фермент отвечает за отщепление от фосфорорганических соединений фосфатных групп с последующим гидролизом моноэфиров ортофосфата и транспортом фосфата к соответствующим органам и тканям. Щелочная фосфатаза, как известно, присутствует во многих тканевых и органных структурах организма. Наибольшие её «запасы» отмечаются в остеобластах, гепатоцитах, слизистой тонкого кишечника, почечной ткани, в плаценте, молочных железах (при лактации).
Этот фермент отвечает за отщепление от фосфорорганических соединений фосфатных групп с последующим гидролизом моноэфиров ортофосфата и транспортом фосфата к соответствующим органам и тканям. Щелочная фосфатаза, как известно, присутствует во многих тканевых и органных структурах организма. Наибольшие её «запасы» отмечаются в остеобластах, гепатоцитах, слизистой тонкого кишечника, почечной ткани, в плаценте, молочных железах (при лактации).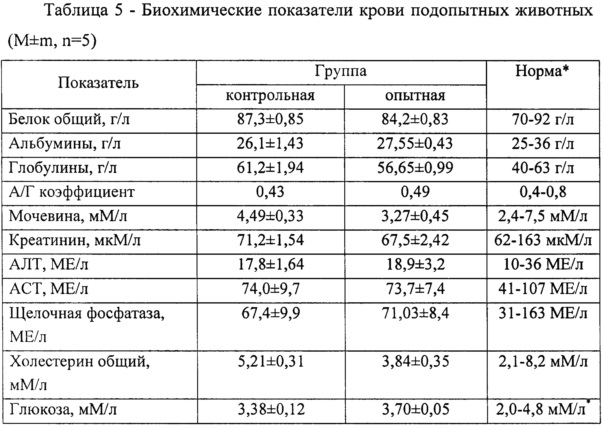 Снижение общей активности ЩФ может иметь место при анемиях, дефиците витамина С, гипотиреозе, дефиците магния и цинка в организме; резкое её снижение отмечается при гипофосфатазии.
Снижение общей активности ЩФ может иметь место при анемиях, дефиците витамина С, гипотиреозе, дефиците магния и цинка в организме; резкое её снижение отмечается при гипофосфатазии. При расшифровке электрофореграмм идентифицируются следующие фракции: костная фракция (она всегда самая выраженная именно у детей ввиду их интенсивного роста и формирования костного скелета), две печеночных фракции, кишечные фракции (число их может достигать 3-х, но небольших фракций), а также могут проявиться (в зависимости от патологии) почечная и плацентарная фракции.
При расшифровке электрофореграмм идентифицируются следующие фракции: костная фракция (она всегда самая выраженная именно у детей ввиду их интенсивного роста и формирования костного скелета), две печеночных фракции, кишечные фракции (число их может достигать 3-х, но небольших фракций), а также могут проявиться (в зависимости от патологии) почечная и плацентарная фракции.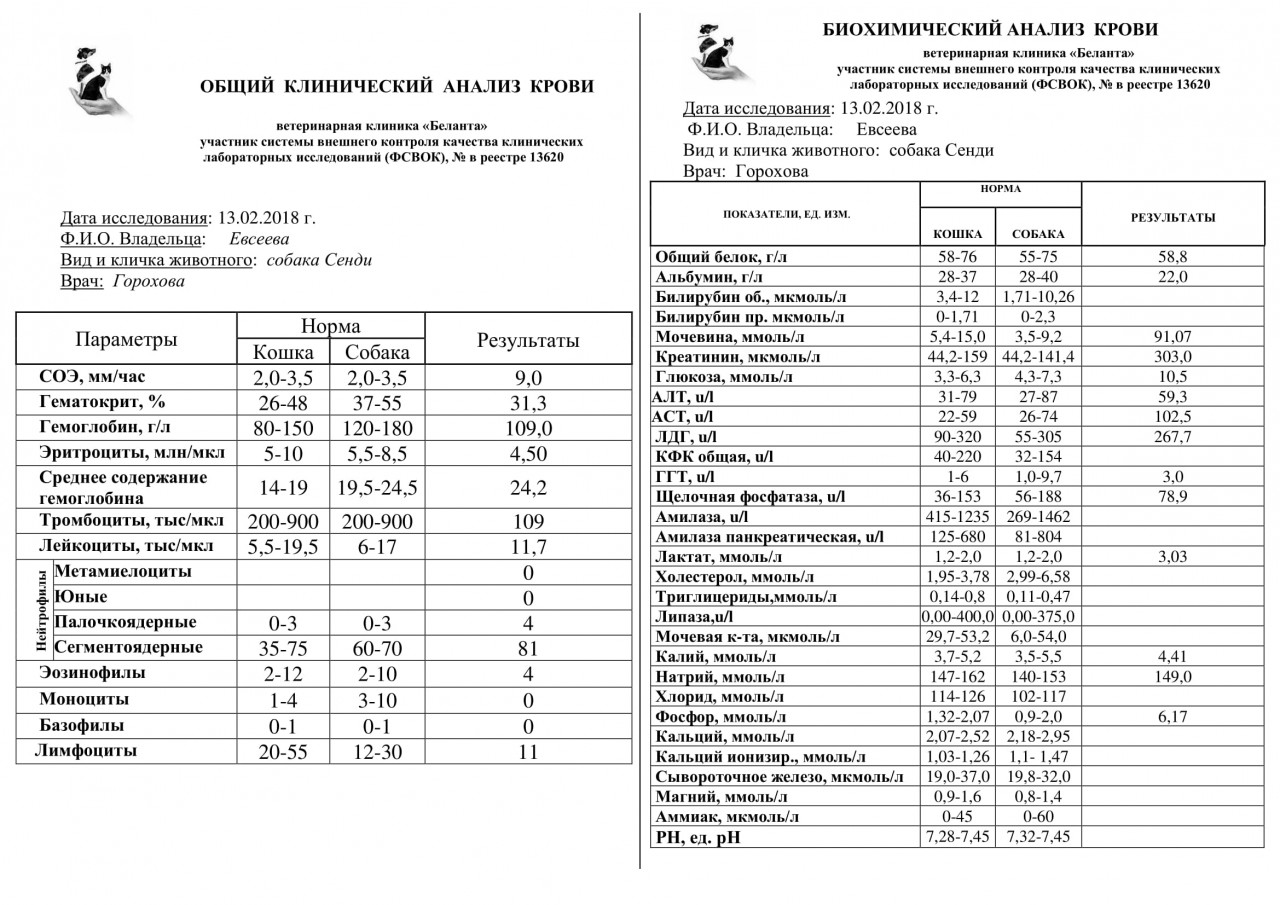 При наличии реактивов сроки выполнения исследования 2-3 недели.
При наличии реактивов сроки выполнения исследования 2-3 недели. Voprosy onkologii = Problems in Oncology 2001;47(1):18–23. (In Russ.)].
Voprosy onkologii = Problems in Oncology 2001;47(1):18–23. (In Russ.)]. (In Russ.)].
(In Russ.)]. , Major P., Lipton A. et al. Predictive value of bone resorption and formation markers in cancer patients with bone metastases receiving the bisphosphonate zoledronic acid. J Clin Oncol 2005;23(22):4925–35.
, Major P., Lipton A. et al. Predictive value of bone resorption and formation markers in cancer patients with bone metastases receiving the bisphosphonate zoledronic acid. J Clin Oncol 2005;23(22):4925–35.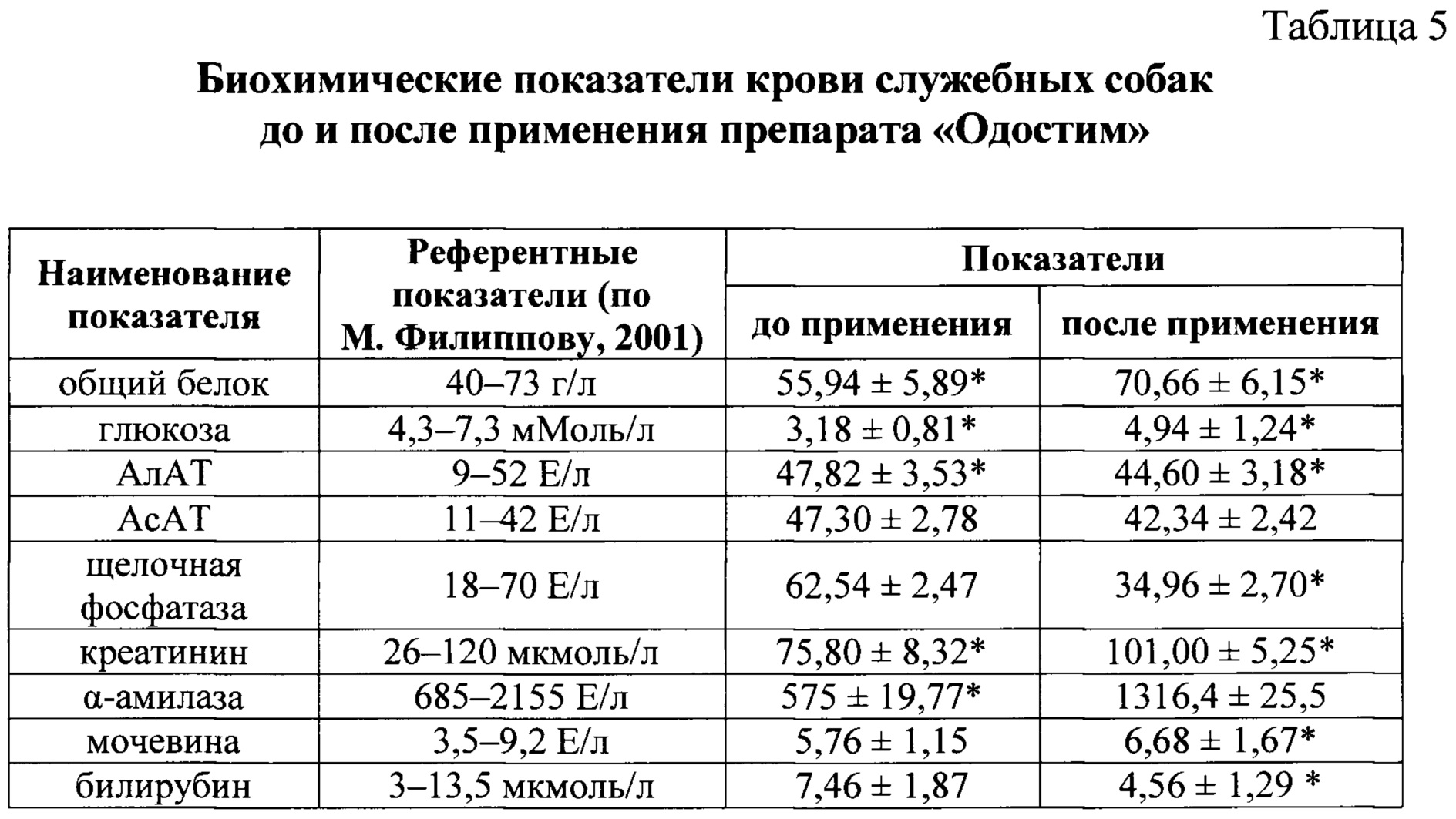 Osteoporos Int 2003;14(9):728–33.
Osteoporos Int 2003;14(9):728–33. Wozney J.M. Overview of bone morphogenetic proteins. Spine (Phila Pa 1976). 2002;27(16 Suppl 1):2–8.
Wozney J.M. Overview of bone morphogenetic proteins. Spine (Phila Pa 1976). 2002;27(16 Suppl 1):2–8. Choi S. J., Cruz J.C., Craig F. et al. Macrophage inflammatory protein 1–alpha is a potential osteoclast stimulatory factor in multiple myeloma. Blood 2000;96(2):671–5.
Choi S. J., Cruz J.C., Craig F. et al. Macrophage inflammatory protein 1–alpha is a potential osteoclast stimulatory factor in multiple myeloma. Blood 2000;96(2):671–5.
 Mundy G.R., Boyce B.F., Yoneda T. Mechanisms of osteolytic bone destruction. In: Metastatic Bone Disease: Fundamental and Clinical Aspects. Berlin, Heidelberg: Springer Verlag, 1994. Pp. 86–92.
Mundy G.R., Boyce B.F., Yoneda T. Mechanisms of osteolytic bone destruction. In: Metastatic Bone Disease: Fundamental and Clinical Aspects. Berlin, Heidelberg: Springer Verlag, 1994. Pp. 86–92. Clin Biochem 1987;20(4):225–30.
Clin Biochem 1987;20(4):225–30. Ann Rheum Dis 1986;45(12):969–73.
Ann Rheum Dis 1986;45(12):969–73.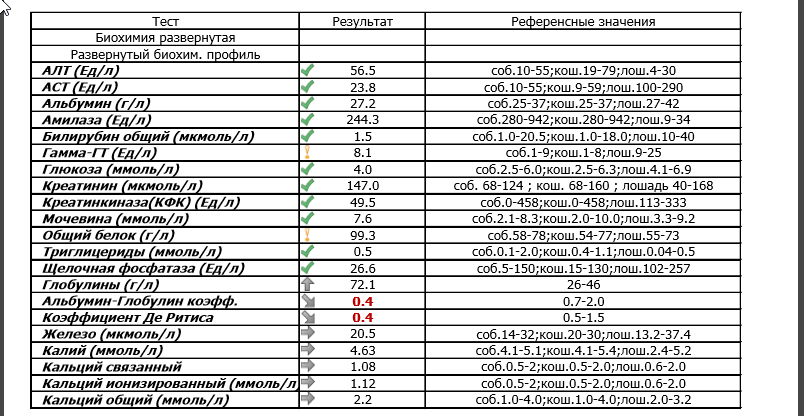 Pp. 141–6.
Pp. 141–6. [Rozhinskaya L.Y. Osteoporosis: diagnostics of bone tissue metabolism and calcium-phosphoric metabolism disturbances. Klinicheskaya i laboratornaya diagnostika = Clinical and Laboratory Diagnostics 1998;(5):25–32. (In Russ.)].
[Rozhinskaya L.Y. Osteoporosis: diagnostics of bone tissue metabolism and calcium-phosphoric metabolism disturbances. Klinicheskaya i laboratornaya diagnostika = Clinical and Laboratory Diagnostics 1998;(5):25–32. (In Russ.)].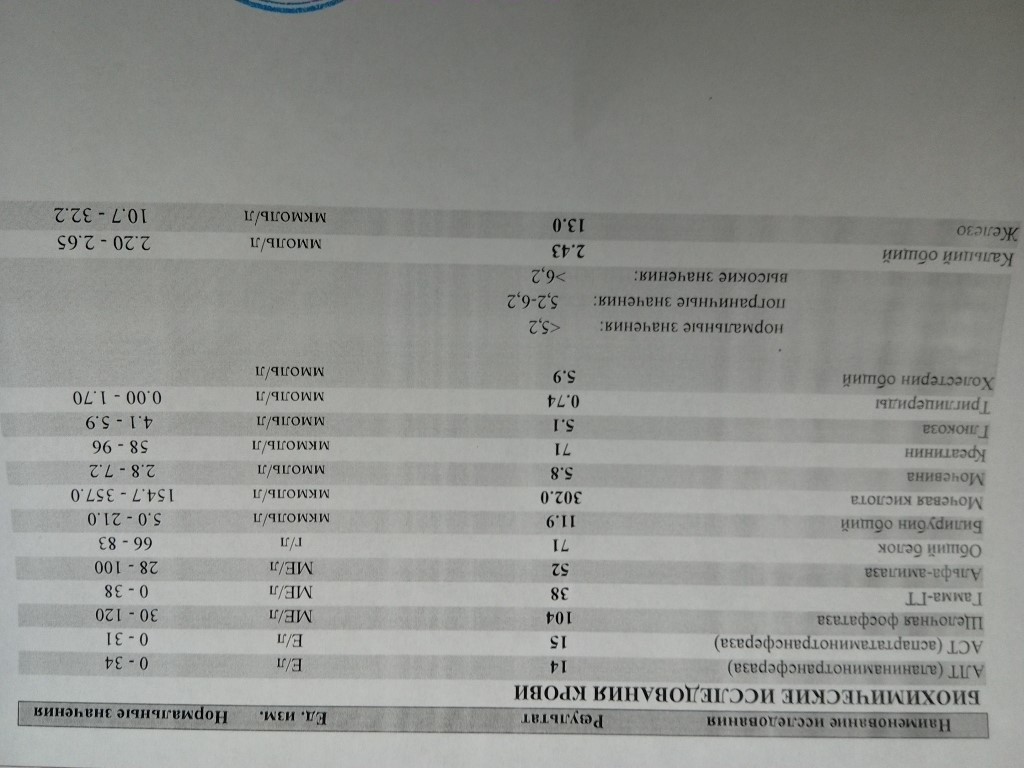 (In Russ.)].
(In Russ.)]. Pecherstorfer M., Zimmer-Roth I., Schilling T. et al. The diagnostic value of urinary pyridinium cross-links of collagen, serum total phosphatase, and urinary calcium excretion in neoplastic bone disease. J Clin Endocrinol Metab 1995;80(1): 97–103.
Pecherstorfer M., Zimmer-Roth I., Schilling T. et al. The diagnostic value of urinary pyridinium cross-links of collagen, serum total phosphatase, and urinary calcium excretion in neoplastic bone disease. J Clin Endocrinol Metab 1995;80(1): 97–103. et al. Effects of de-escalated bisphosphonate therapy on bone turnover biomarkers in breast cancer patients with bone metastases. Springerplus 2014;3:577.
et al. Effects of de-escalated bisphosphonate therapy on bone turnover biomarkers in breast cancer patients with bone metastases. Springerplus 2014;3:577. Brown J.E., Cook R. J., Major P. et al. Bone turnover markers as predictors of skeletal complications in prostate cancer, lung cancer and other solid tumors. J Natl Cancer Inst 2005;97(1):59–69.
Brown J.E., Cook R. J., Major P. et al. Bone turnover markers as predictors of skeletal complications in prostate cancer, lung cancer and other solid tumors. J Natl Cancer Inst 2005;97(1):59–69.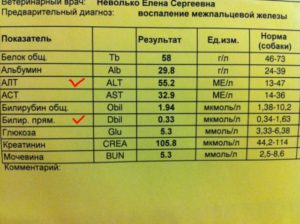 (In Russ.)].
(In Russ.)]. Eur J Clin Invest 1993;23(9):566–71.
Eur J Clin Invest 1993;23(9):566–71.
 Общее количество сывороточной ЩФ обычно оценивают по сыворотке крови, хотя повышение активности специфических изоферментов можно дифференцировать с помощью электрофореза или используя селективные тесты, ингибирующие изоферменты.
Общее количество сывороточной ЩФ обычно оценивают по сыворотке крови, хотя повышение активности специфических изоферментов можно дифференцировать с помощью электрофореза или используя селективные тесты, ингибирующие изоферменты.
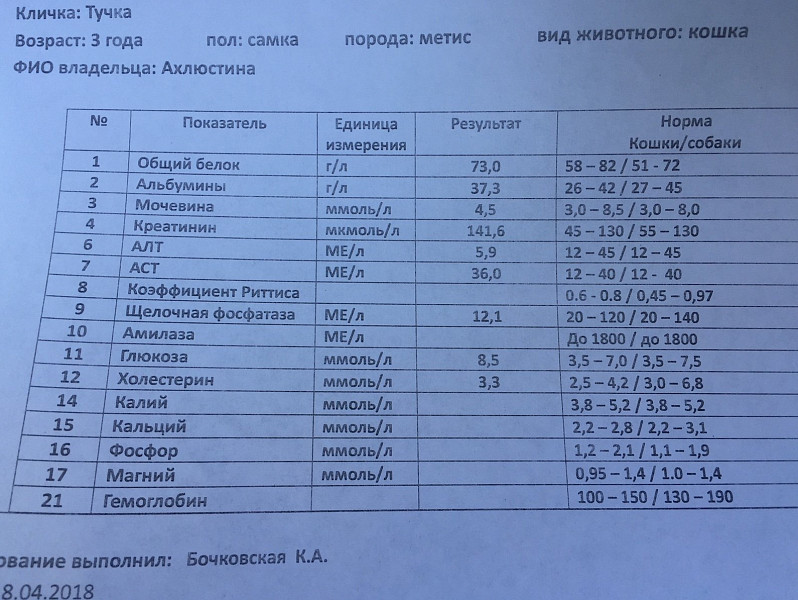 Этот эффект может сохраняться несколько недель после отмены препарата, особенно при использовании пролонгированных форм с замедленным высвобождением активного вещества.
Этот эффект может сохраняться несколько недель после отмены препарата, особенно при использовании пролонгированных форм с замедленным высвобождением активного вещества.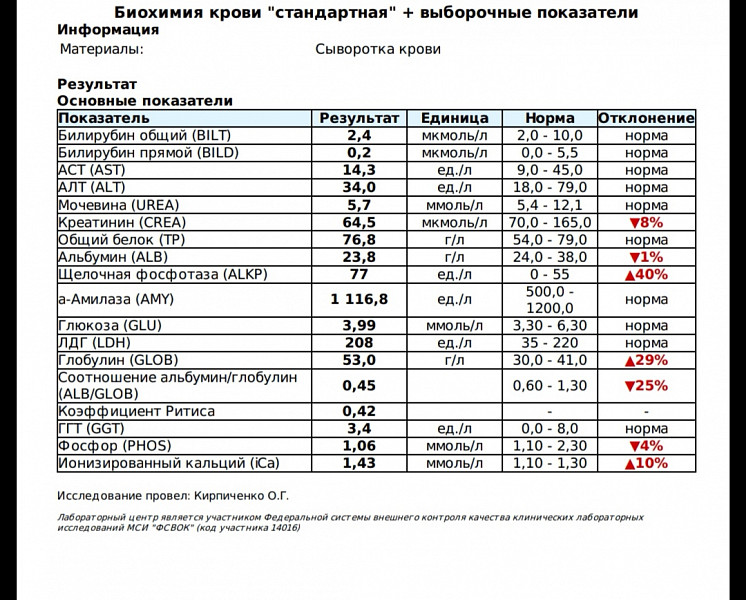
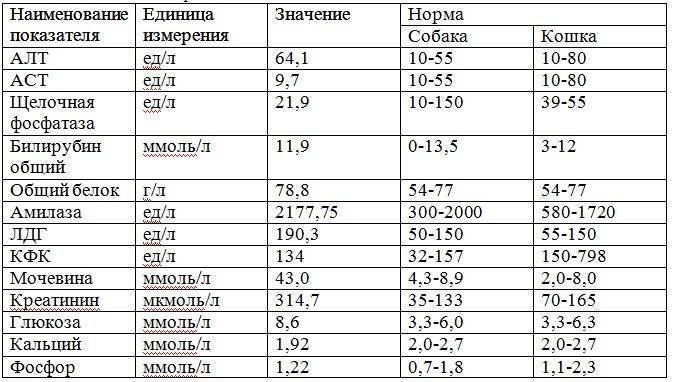
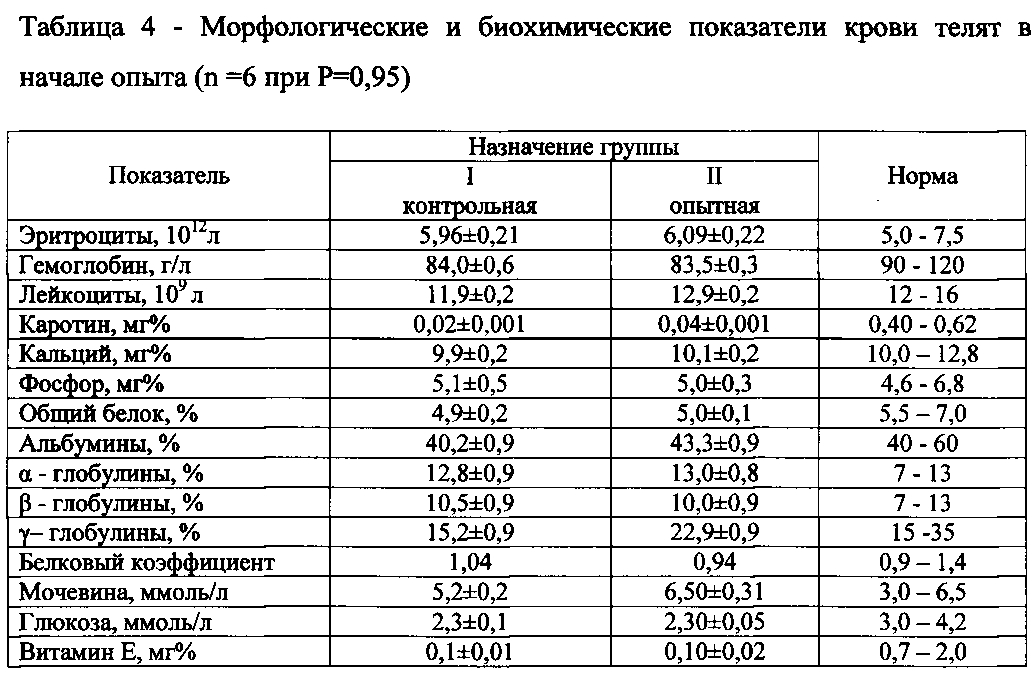

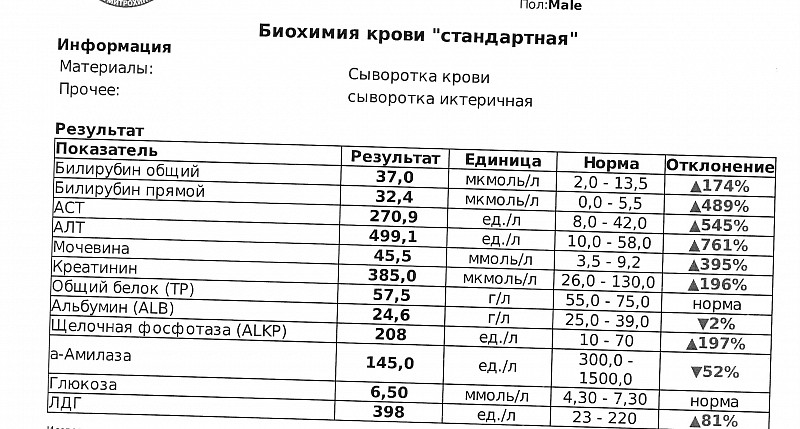
 Ее застой также вызывается скоплением камней в желчных протоках. Кроме того, этот анализ может назначаться для выявления заболеваний костей, быстрого роста злокачественной опухоли.
Ее застой также вызывается скоплением камней в желчных протоках. Кроме того, этот анализ может назначаться для выявления заболеваний костей, быстрого роста злокачественной опухоли.

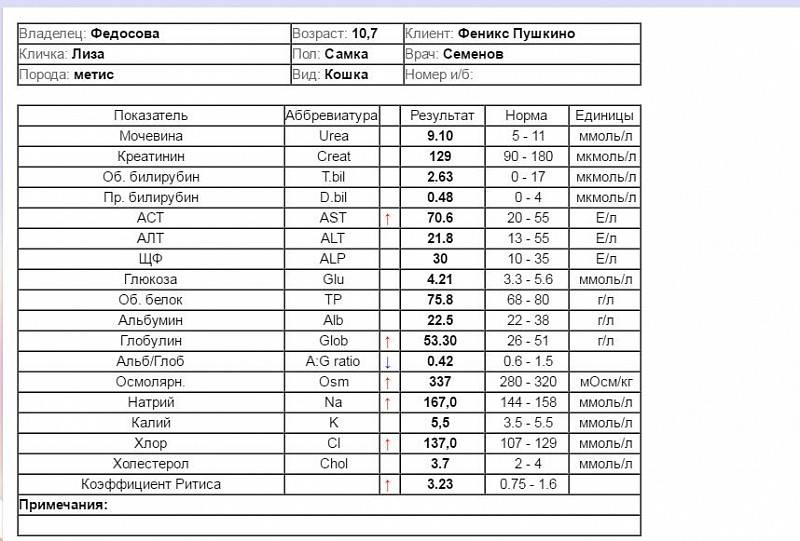
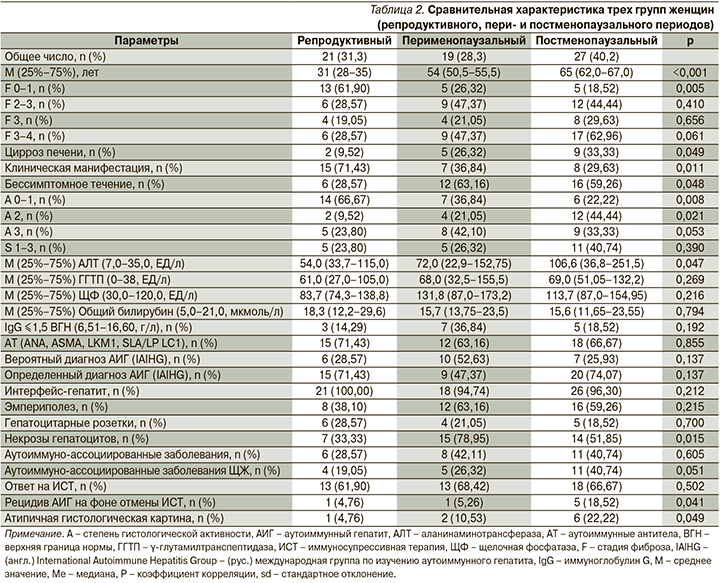
 Возможно, что AP может иметь совершенно другую активность в своей естественной среде (Pekarthy et al., 1972; Bergmeyer, 1974).
Возможно, что AP может иметь совершенно другую активность в своей естественной среде (Pekarthy et al., 1972; Bergmeyer, 1974). Он также содержится в клетках печени и связан с остеобластической активностью в костях. Кость, вероятно, содержит больше активности AP, чем любая другая ткань.Каждый из изоферментов AP из костей, печени, кишечника, плаценты и почек был выделен и охарактеризован электрофорезом, иммунологически, кинетическими константами, с ингибиторами и чувствительностью к теплу. Каждый из этих критериев использовался для идентификации изоферментов в нормальных и аномальных условиях (Baetz, 1969; Pickrell et al., 1974; Hoffman and Dorner, 1975, 1977; Hoffman et al., 1977a, b; Saini и Saini, 1978a, b).
Он также содержится в клетках печени и связан с остеобластической активностью в костях. Кость, вероятно, содержит больше активности AP, чем любая другая ткань.Каждый из изоферментов AP из костей, печени, кишечника, плаценты и почек был выделен и охарактеризован электрофорезом, иммунологически, кинетическими константами, с ингибиторами и чувствительностью к теплу. Каждый из этих критериев использовался для идентификации изоферментов в нормальных и аномальных условиях (Baetz, 1969; Pickrell et al., 1974; Hoffman and Dorner, 1975, 1977; Hoffman et al., 1977a, b; Saini и Saini, 1978a, b).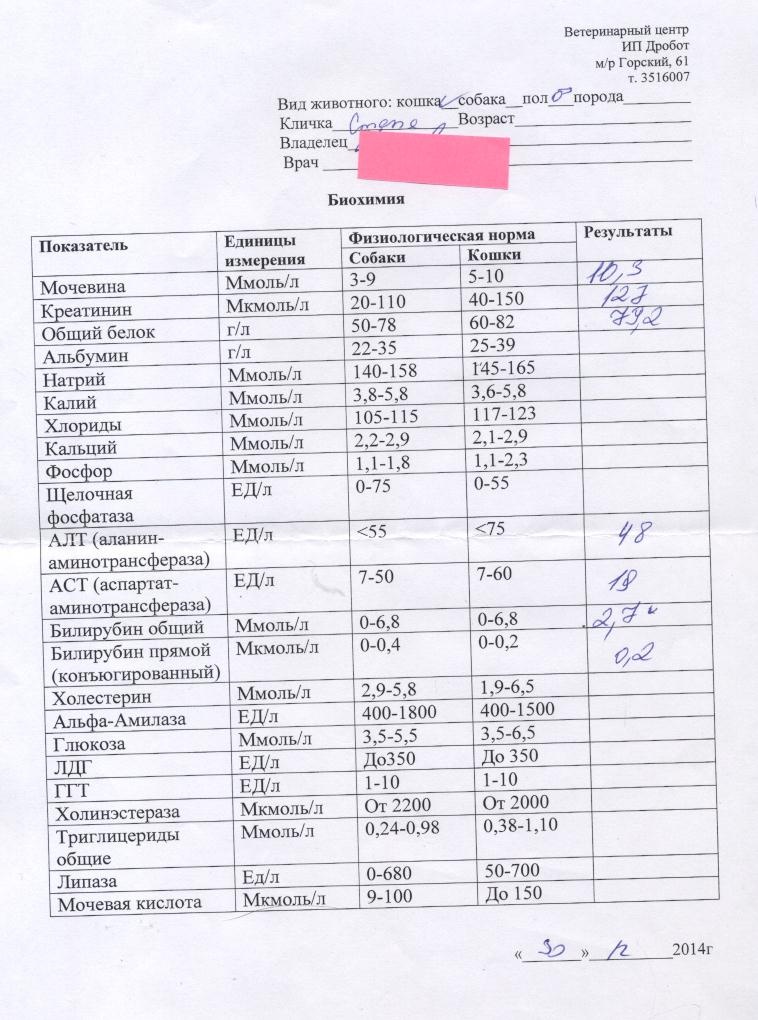
 , 1974).
, 1974). 1). За коровами наблюдали во время сбора, чтобы убедиться, что не было никаких признаков дискомфорта, но никаких признаков дискомфорта не наблюдалось в любое время ни у одной из коров в исследовании. Модифицированные пробирки центрифугировали при 700 g в течение 10 минут при 4 ° C по процедуре, аналогичной процедуре Лу и Эша [16]. Назальный секрет, собранный на дне пробирки Фалькона, переносили в 1.Пробирки на 5 мл и хранят при -80 ° C до дальнейшего анализа.
1). За коровами наблюдали во время сбора, чтобы убедиться, что не было никаких признаков дискомфорта, но никаких признаков дискомфорта не наблюдалось в любое время ни у одной из коров в исследовании. Модифицированные пробирки центрифугировали при 700 g в течение 10 минут при 4 ° C по процедуре, аналогичной процедуре Лу и Эша [16]. Назальный секрет, собранный на дне пробирки Фалькона, переносили в 1.Пробирки на 5 мл и хранят при -80 ° C до дальнейшего анализа. Слизистую носа осторожно разрезали и отделяли от носовых раковин с помощью щипцов и лезвия. Слизистую оболочку кишечника получали путем осторожного соскоба со слизистой оболочки тонкого кишечника металлическим шпателем. Ткани мгновенно замораживали в жидком азоте и хранили при -80 ° C перед экстракцией. Два грамма каждой ткани промывали изотоническим физиологическим раствором и гомогенизировали (Janke & Kunkel Ultra Turrax T25) в 5 мл физиологического раствора. AP был извлечен из 2 образцов раздробленной губчатой кости, полученной из пястной кости 2 голов крупного рогатого скота.
Слизистую носа осторожно разрезали и отделяли от носовых раковин с помощью щипцов и лезвия. Слизистую оболочку кишечника получали путем осторожного соскоба со слизистой оболочки тонкого кишечника металлическим шпателем. Ткани мгновенно замораживали в жидком азоте и хранили при -80 ° C перед экстракцией. Два грамма каждой ткани промывали изотоническим физиологическим раствором и гомогенизировали (Janke & Kunkel Ultra Turrax T25) в 5 мл физиологического раствора. AP был извлечен из 2 образцов раздробленной губчатой кости, полученной из пястной кости 2 голов крупного рогатого скота. Фарш смешайте с пропущенным через пресс чесноком, соевым соусом и солью. Оставьте в холодильнике на пять минут. Мелко нарежьте мякоть из кабачков и зелень. Добавьте к фаршу. Сыр натрите на крупной терке и перемешайте с мясом. Примерно треть сыра оставьте. Заполните кабачки начинкой, выложите в смазанную маслом форму, посыпьте сыром. Запекайте в течение 30 минут в разогретой до 200°С духовке.
Фарш смешайте с пропущенным через пресс чесноком, соевым соусом и солью. Оставьте в холодильнике на пять минут. Мелко нарежьте мякоть из кабачков и зелень. Добавьте к фаршу. Сыр натрите на крупной терке и перемешайте с мясом. Примерно треть сыра оставьте. Заполните кабачки начинкой, выложите в смазанную маслом форму, посыпьте сыром. Запекайте в течение 30 минут в разогретой до 200°С духовке. Разрежьте кабачки пополам, удалите ложкой мякоть, чтобы получились «лодочки». Нарежьте кубиками мякоть кабачка, лук, морковь, помидоры, приготовьте зажарку: сначала лук и морковь, потом — кабачок. По готовности добавьте фарш и, помешивая, готовьте еще 7-10 минут. Посолите, поперчите, добавьте томаты, травы, пшено, прогрейте несколько минут. Нафаршируйте лодочки, утрамбовывая начинку, посыпьте мелко тертым сыром и запекайте полчаса при 180°С. Подавайте, чуть остудив.
Разрежьте кабачки пополам, удалите ложкой мякоть, чтобы получились «лодочки». Нарежьте кубиками мякоть кабачка, лук, морковь, помидоры, приготовьте зажарку: сначала лук и морковь, потом — кабачок. По готовности добавьте фарш и, помешивая, готовьте еще 7-10 минут. Посолите, поперчите, добавьте томаты, травы, пшено, прогрейте несколько минут. Нафаршируйте лодочки, утрамбовывая начинку, посыпьте мелко тертым сыром и запекайте полчаса при 180°С. Подавайте, чуть остудив. Выложите в смазанную маслом форму, смажьте сверху сметаной. Запекайте полчаса при 180°С. Затем достаньте, посыпьте сыром, натертым на крупной терке, и запекайте еще 10 минут.
Выложите в смазанную маслом форму, смажьте сверху сметаной. Запекайте полчаса при 180°С. Затем достаньте, посыпьте сыром, натертым на крупной терке, и запекайте еще 10 минут. И, кажется, что они росли у нас всегда. Но это не так. Родиной кабачков считается Мексика. Там овощ начали выращивать еще 50 тысяч лет назад. Но ели местные жители, в основном, его семечки.
И, кажется, что они росли у нас всегда. Но это не так. Родиной кабачков считается Мексика. Там овощ начали выращивать еще 50 тысяч лет назад. Но ели местные жители, в основном, его семечки.
 В кожице плодов можно найти ценные каротиноиды – лютеин и зеаксантин. А еще кабачок – источник пищевых волокон и клетчатки, которые очень полезны для пищеварения.
В кожице плодов можно найти ценные каротиноиды – лютеин и зеаксантин. А еще кабачок – источник пищевых волокон и клетчатки, которые очень полезны для пищеварения.
 На Ближнем Востоке и в Азии выращивают более сладкую разновидность «коуза». На родине кабачков можно встретить разновидность «татуме», которая часто бывает сферической формы. Также бывают плоды с искривленной верхушкой «крукнек» и плетущийся как виноград кабачок «цукетта».
На Ближнем Востоке и в Азии выращивают более сладкую разновидность «коуза». На родине кабачков можно встретить разновидность «татуме», которая часто бывает сферической формы. Также бывают плоды с искривленной верхушкой «крукнек» и плетущийся как виноград кабачок «цукетта».
 Для улучшения пищеварения рекомендуется есть кабачок в сыром виде. Также его можно включать в состав овощных смузи.
Для улучшения пищеварения рекомендуется есть кабачок в сыром виде. Также его можно включать в состав овощных смузи.
 Также кабачки – это один из лучших источников калия, а этот элемент необходим для нормальной работы сердца. Одна порция приготовленных кабачков позволит восполнить свыше 15% суточной потребности в калии.
Также кабачки – это один из лучших источников калия, а этот элемент необходим для нормальной работы сердца. Одна порция приготовленных кабачков позволит восполнить свыше 15% суточной потребности в калии.

 На основе кабачков готовятся настои и отвары, которые помогают при водянке, расстройствах нервной системы, воспалениях мочевого пузыря, гипертонии, мужском бесплодии и других заболеваниях.
На основе кабачков готовятся настои и отвары, которые помогают при водянке, расстройствах нервной системы, воспалениях мочевого пузыря, гипертонии, мужском бесплодии и других заболеваниях.


 fresh.ru/recipe/1854-zapekanka-iz-perlovoj-krupy-s-kabachkami/
fresh.ru/recipe/1854-zapekanka-iz-perlovoj-krupy-s-kabachkami/

 Стандартный рецепт включает только муку, яйца и жидкость (воду или молоко), но во многих блюдах используют различные добавки, которые придают продуктам особенный вкус. Из кабачков в кляре можно приготовить превосходные закуски для большого количества гостей.
Стандартный рецепт включает только муку, яйца и жидкость (воду или молоко), но во многих блюдах используют различные добавки, которые придают продуктам особенный вкус. Из кабачков в кляре можно приготовить превосходные закуски для большого количества гостей.
 Законодатели кулинарной моды, французы, предпочитают создавать такой кляр на основе ледяного светлого пива. Считается, что оно не дает лишней горечи.
Законодатели кулинарной моды, французы, предпочитают создавать такой кляр на основе ледяного светлого пива. Считается, что оно не дает лишней горечи.
 Это блюдо можно подать на второе или в качестве горячей закуски. Отличный вкус, доступные ингредиенты и легкость в приготовлении сделают его частым гостем на вашем столе!
Это блюдо можно подать на второе или в качестве горячей закуски. Отличный вкус, доступные ингредиенты и легкость в приготовлении сделают его частым гостем на вашем столе!
 Помимо сыра в качестве начинки можно использовать колбасу, мясо, грибы, любые овощи.
Помимо сыра в качестве начинки можно использовать колбасу, мясо, грибы, любые овощи.
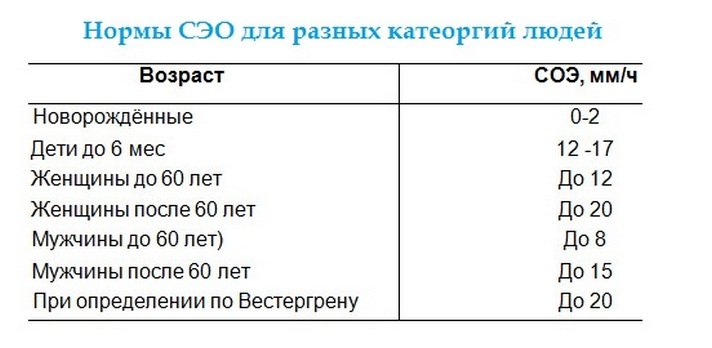 Этот энергетический оборот происходит в организме постоянно, количество вещества в кровеносной системе остается одинаковым при условии нормального состояния организма.
Этот энергетический оборот происходит в организме постоянно, количество вещества в кровеносной системе остается одинаковым при условии нормального состояния организма. Такой же эффект вызывают травмы с повреждением мышц, ожоги, синдром длительного сдавливания, лучевая болезнь.
Такой же эффект вызывают травмы с повреждением мышц, ожоги, синдром длительного сдавливания, лучевая болезнь. Но если уровень креатинина превышен серьезно — значит, в силу каких-то причин возникли проблемы с выведением вещества, которые привели к накоплению креатинина в крови и токсическому воздействию на организм.
Но если уровень креатинина превышен серьезно — значит, в силу каких-то причин возникли проблемы с выведением вещества, которые привели к накоплению креатинина в крови и токсическому воздействию на организм.



 д.
д.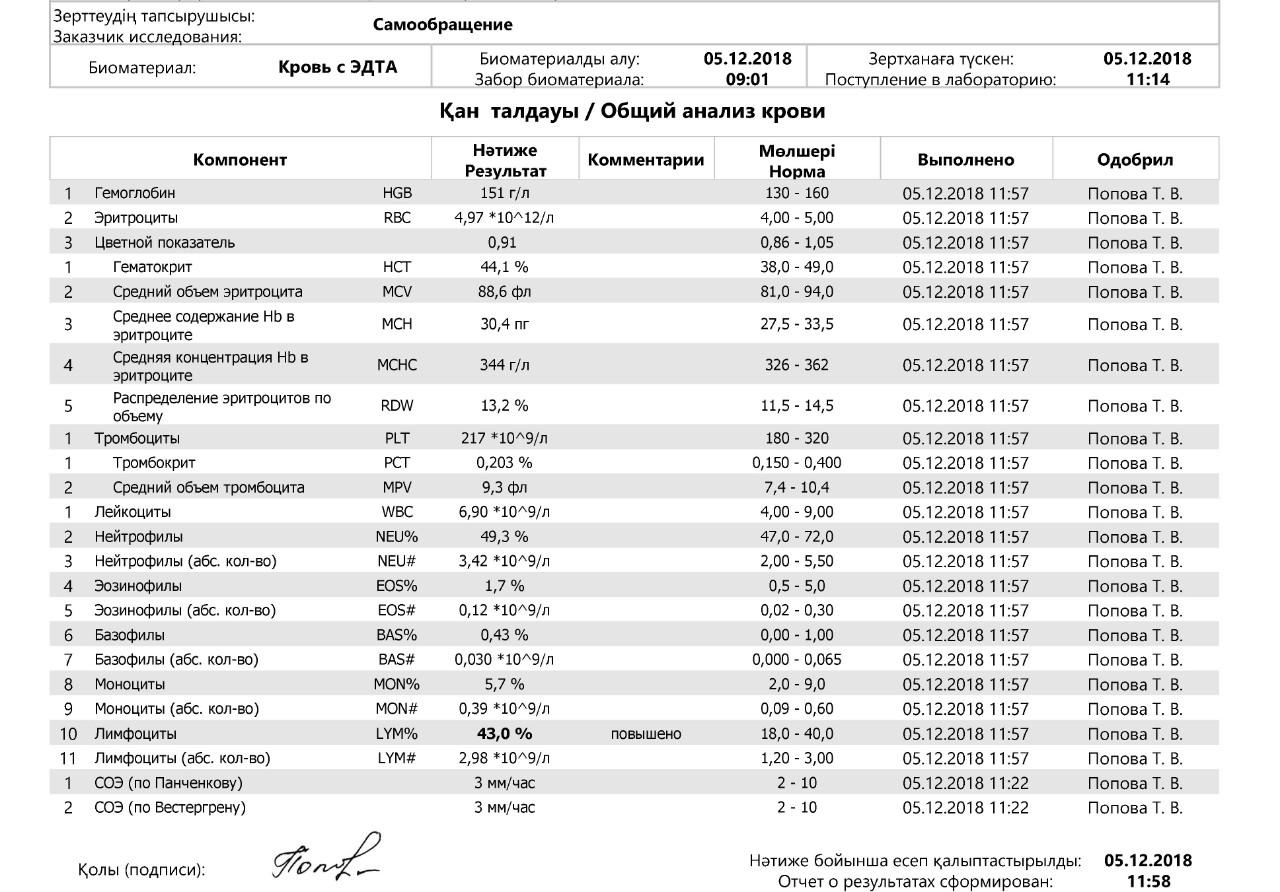

 № 1. 2013. С. 23-27.
№ 1. 2013. С. 23-27.




 Однако, хотя воспаление и является наиболее частой причиной ускорения оседания эритроцитов, увеличение СОЭ также может обуславливаться и другими, в том числе и не всегда патологическими, состояниями. Таким образом, результаты определения СОЭ можно считать достоверными только тогда, когда никакие другие параметры кроме предполагаемых, не влияют на изучаемый показатель. На самом деле слишком многие факторы оказывают влияние на результаты этого теста и поэтому его клиническое значение должно быть пересмотрено.
Однако, хотя воспаление и является наиболее частой причиной ускорения оседания эритроцитов, увеличение СОЭ также может обуславливаться и другими, в том числе и не всегда патологическими, состояниями. Таким образом, результаты определения СОЭ можно считать достоверными только тогда, когда никакие другие параметры кроме предполагаемых, не влияют на изучаемый показатель. На самом деле слишком многие факторы оказывают влияние на результаты этого теста и поэтому его клиническое значение должно быть пересмотрено.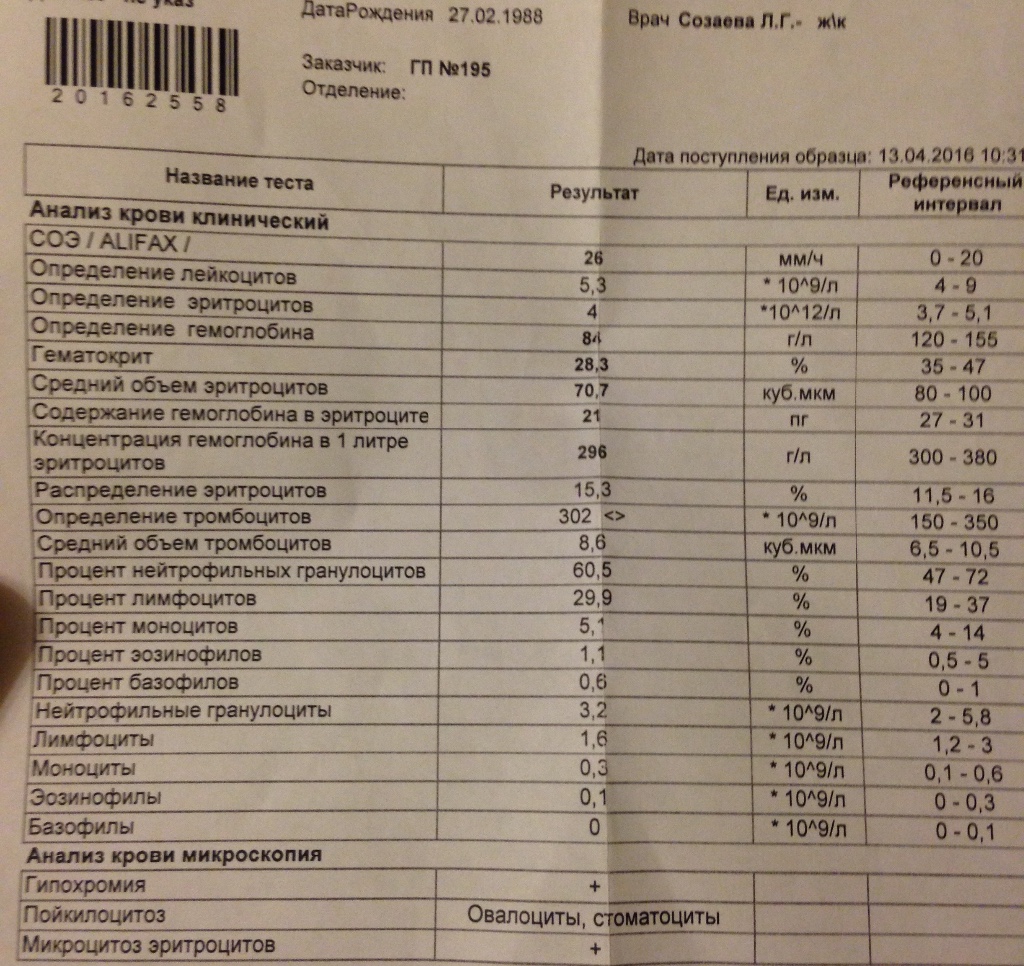 Однако и эти основные факторы в свою очередь зависят от многих физико-химических сдвигов, происходящих в организме (таблица 1).
Однако и эти основные факторы в свою очередь зависят от многих физико-химических сдвигов, происходящих в организме (таблица 1).
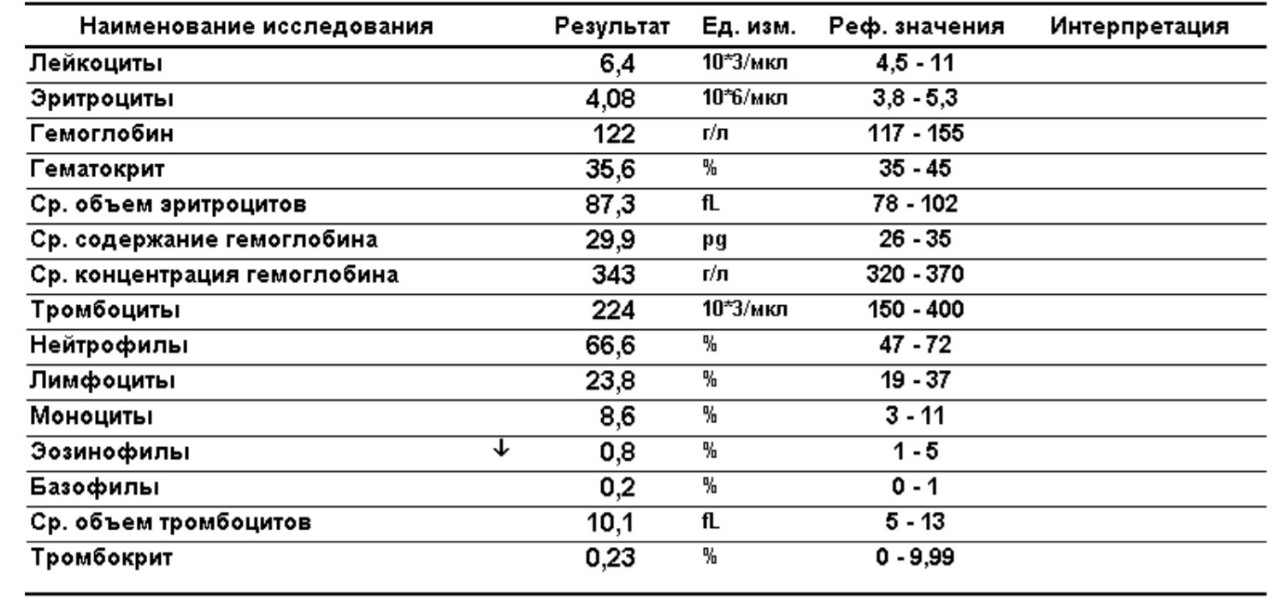
 Полагается также, что тремя наиболее частыми факторами, занижающими СОЭ у пациентов являются: 1) сгущение крови, 2) ацидоз, 3) гипербилирубинемия.
Полагается также, что тремя наиболее частыми факторами, занижающими СОЭ у пациентов являются: 1) сгущение крови, 2) ацидоз, 3) гипербилирубинемия. Уровни БОФ при воспалительном процессе меняются в разной степени и в зависимости от стадии воспаления (Рис 1). Оценивая эту группу показателей, исходя из динамики уровней БОФ, из степени повышения этих уровней, из их специфичности, и, наконец, из надежности их лабораторного определения, можно четко назвать самого «достойного кандидата на замещение должности» СОЭ – СРБ. Как и все БОФ, СРБ синтезируется в печени под влиянием интерлейкинов, онкостатина М, при модулирующих воздействиях других интерлейкинов и фактора некроза опухолей. СРБ относят к «главным» БОФ воспаления у человека, так как возрастает очень быстро (в первые 6-8 часов) и очень значительно (в 20-100 раз, иногда в 1 000 раз). Но действительно ли измерение уровней СРБ лучше, чем определение СОЭ? В Таблице 3 сопоставлены результаты измерений СОЭ и СРБ, из которых следует, что СРБ является наиболее специфичным и наиболее чувствительным качественным и количественным лабораторным индикатором воспаления и некроза. Концентрация СРБ быстро изменяется в ответ на усиление тяжести воспаления или на его уменьшение.
Уровни БОФ при воспалительном процессе меняются в разной степени и в зависимости от стадии воспаления (Рис 1). Оценивая эту группу показателей, исходя из динамики уровней БОФ, из степени повышения этих уровней, из их специфичности, и, наконец, из надежности их лабораторного определения, можно четко назвать самого «достойного кандидата на замещение должности» СОЭ – СРБ. Как и все БОФ, СРБ синтезируется в печени под влиянием интерлейкинов, онкостатина М, при модулирующих воздействиях других интерлейкинов и фактора некроза опухолей. СРБ относят к «главным» БОФ воспаления у человека, так как возрастает очень быстро (в первые 6-8 часов) и очень значительно (в 20-100 раз, иногда в 1 000 раз). Но действительно ли измерение уровней СРБ лучше, чем определение СОЭ? В Таблице 3 сопоставлены результаты измерений СОЭ и СРБ, из которых следует, что СРБ является наиболее специфичным и наиболее чувствительным качественным и количественным лабораторным индикатором воспаления и некроза. Концентрация СРБ быстро изменяется в ответ на усиление тяжести воспаления или на его уменьшение. Именно поэтому измерение уровней СРБ широко применяется для мониторинга и контроля эффективности терапии бактериальных и вирусных инфекций, хронических воспалительных заболеваний, онкологических заболеваний, осложнений в хирургии и гинекологии и др.
Именно поэтому измерение уровней СРБ широко применяется для мониторинга и контроля эффективности терапии бактериальных и вирусных инфекций, хронических воспалительных заболеваний, онкологических заболеваний, осложнений в хирургии и гинекологии и др.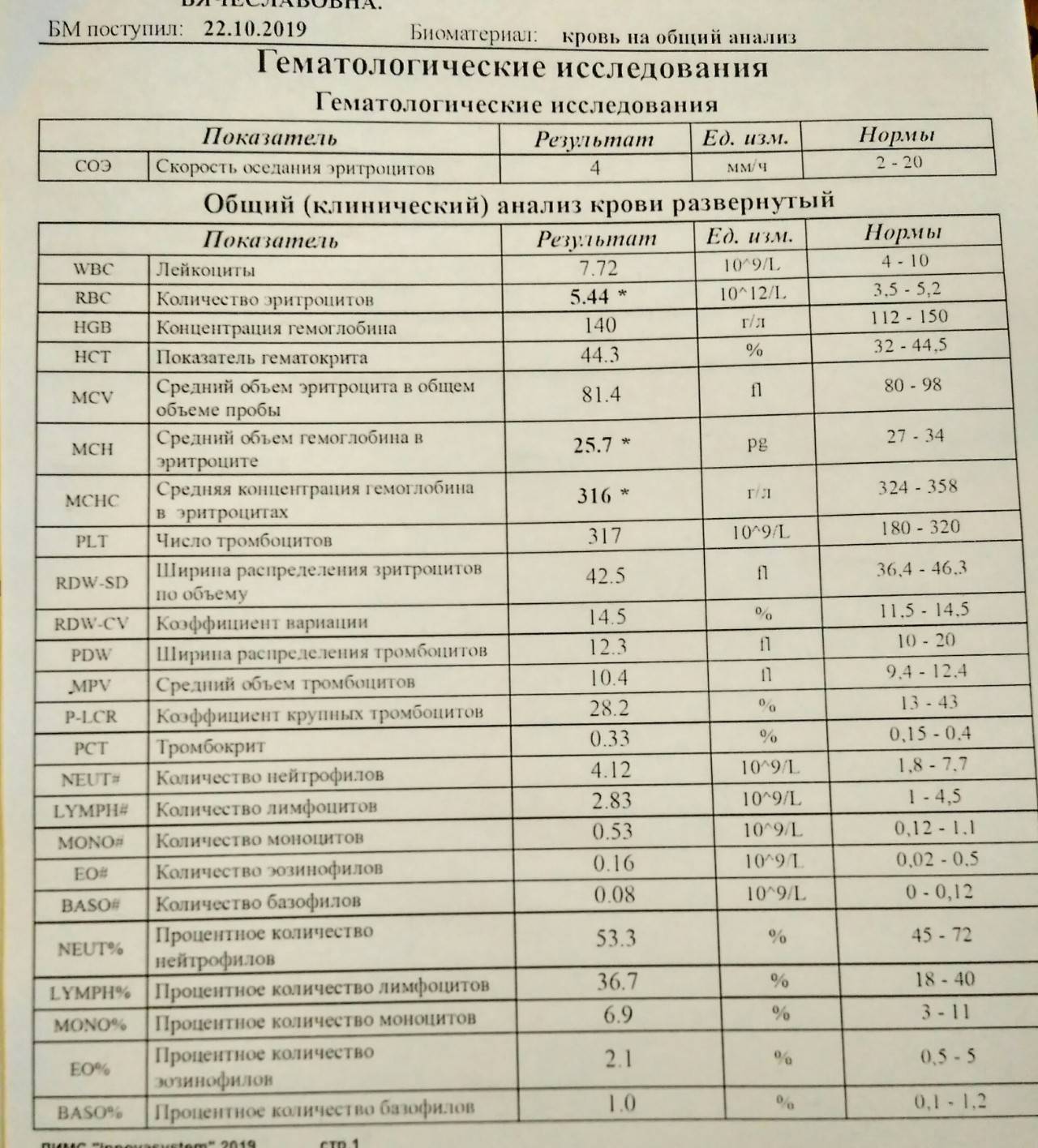
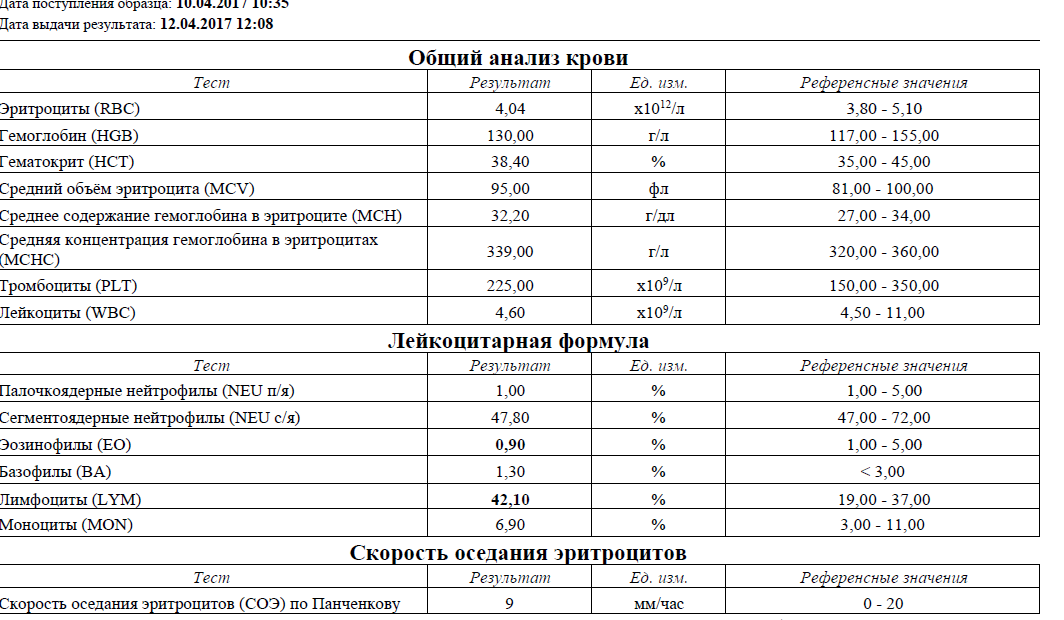 Нейтропения: у взрослого пациента уровень СРБ более 10 мг/л может быть единственным объективным указанием на бактериальную инфекцию. Послеоперационные осложнения: если в течение 4-5 дней после операции СРБ продолжает оставаться высоким (или увеличивается), это указание на развитие осложнений (пневмонии, тромбофлебита, раневого абсцесса). После операции уровень СРБ будет тем выше, чем тяжелее прошедшая операция, чем более она травматична. Сопутствующие бактериальные инфекции: при любых заболеваниях присоединение бактериальной инфекции повышает СРБ более 100 мг/л. Некроз тканей вызывает ОФ, похожий на таковой при бактериальной инфекции. Такой ОФ возможен при: 1) инфаркте миокарда, 2)опухолевых некрозах – тканей почек, легких, толстого кишечника.
Нейтропения: у взрослого пациента уровень СРБ более 10 мг/л может быть единственным объективным указанием на бактериальную инфекцию. Послеоперационные осложнения: если в течение 4-5 дней после операции СРБ продолжает оставаться высоким (или увеличивается), это указание на развитие осложнений (пневмонии, тромбофлебита, раневого абсцесса). После операции уровень СРБ будет тем выше, чем тяжелее прошедшая операция, чем более она травматична. Сопутствующие бактериальные инфекции: при любых заболеваниях присоединение бактериальной инфекции повышает СРБ более 100 мг/л. Некроз тканей вызывает ОФ, похожий на таковой при бактериальной инфекции. Такой ОФ возможен при: 1) инфаркте миокарда, 2)опухолевых некрозах – тканей почек, легких, толстого кишечника. При системном васкулите мониторинг СРБ позволяет минимизировать дозы стероидов. При воспалительных заболеваниях желудочно-кишечного тракта: 1) сильное повышение СРБ вызывает болезнь Крона, 2) незначительное увеличение СРБ наблюдается при неспецифическом язвенном колите и 3) при функциональных расстройствах желудочно–кишечного тракта СРБ обычно не повышен. При вторичном амилоидозе повышение СРБ коррелирует с развитием почечных осложнений. При отторжении сердечного трансплантата высокий СРБ связан с инфекционными осложнениями, но не свидетельствует об отторжении как о таковом. При отторжении почечного трансплантата сильная ОФ – один из ранних индикаторов отторжения.
При системном васкулите мониторинг СРБ позволяет минимизировать дозы стероидов. При воспалительных заболеваниях желудочно-кишечного тракта: 1) сильное повышение СРБ вызывает болезнь Крона, 2) незначительное увеличение СРБ наблюдается при неспецифическом язвенном колите и 3) при функциональных расстройствах желудочно–кишечного тракта СРБ обычно не повышен. При вторичном амилоидозе повышение СРБ коррелирует с развитием почечных осложнений. При отторжении сердечного трансплантата высокий СРБ связан с инфекционными осложнениями, но не свидетельствует об отторжении как о таковом. При отторжении почечного трансплантата сильная ОФ – один из ранних индикаторов отторжения. Сильная ОФ и повышение СРБ наблюдается при некрозе солидных опухолей. Лимфомы редко сопровождаются тканевым некрозом и изменением спектра белков плазмы. При миеломе очень сильная острая фаза – плохой прогностический признак.
Сильная ОФ и повышение СРБ наблюдается при некрозе солидных опухолей. Лимфомы редко сопровождаются тканевым некрозом и изменением спектра белков плазмы. При миеломе очень сильная острая фаза – плохой прогностический признак.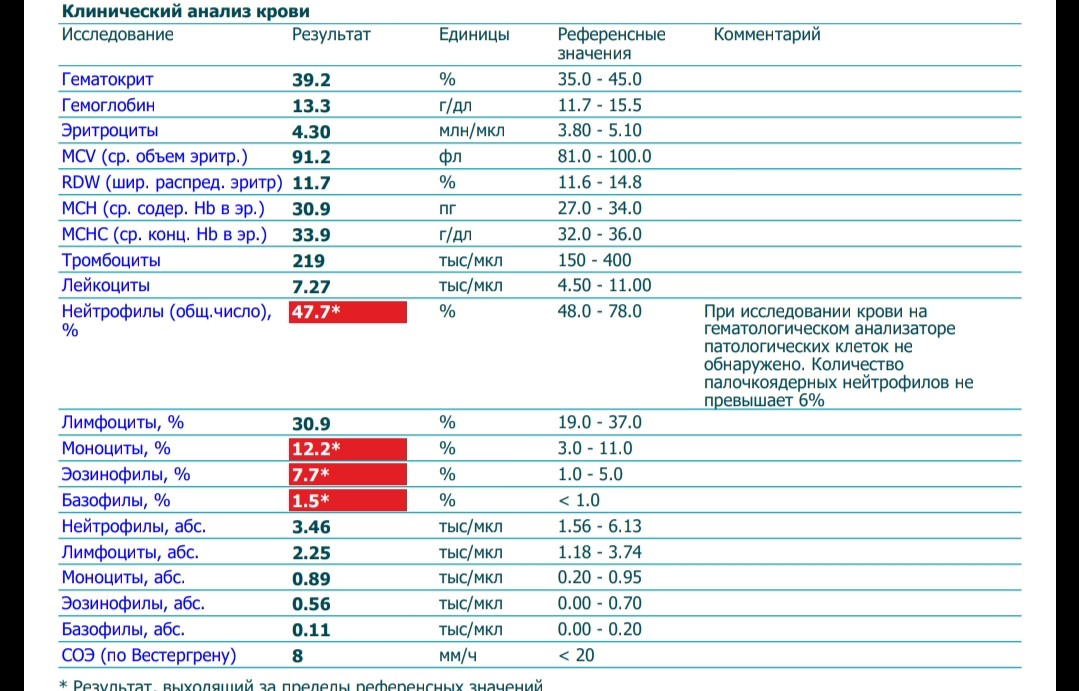 Важность определения hs-СРБ при атеросклерозе стала ясна после многочисленных проспективных исследований свидетельствующих, что СРБ при атеросклерозе – это не просто маркер воспаления, но активный участник развития этого заболевания на всех этапах патогенеза.
Важность определения hs-СРБ при атеросклерозе стала ясна после многочисленных проспективных исследований свидетельствующих, что СРБ при атеросклерозе – это не просто маркер воспаления, но активный участник развития этого заболевания на всех этапах патогенеза.
 При стратификации риска ранней (до 14 дней) летальности у больных с нестабильной стенокардией и острым инфарктом миокарда наиболее информативно сочетанное определение hsСРБ и тропонина Т. Повышение этих обоих маркеров риска (hsСРБ > 1,55 мг/л, тропонин Т > 0,1 мг/л) указывает на высокий риск летального исхода. Уровни hsСРБ <1,55 мг/л и тропонина Т < 0,1 мг/л – указывают на минимальный риск. При отказе от курения, регулярной физической нагрузке, умеренном потреблении алкоголя, лечении ожирения снижается базовый уровень hsСРБ и, одновременно, коронарный риск. Прием аспирина для профилактики сосудистых осложнений эффективен только у лиц с исходно повышенным базовым уровнем hsСРБ.
При стратификации риска ранней (до 14 дней) летальности у больных с нестабильной стенокардией и острым инфарктом миокарда наиболее информативно сочетанное определение hsСРБ и тропонина Т. Повышение этих обоих маркеров риска (hsСРБ > 1,55 мг/л, тропонин Т > 0,1 мг/л) указывает на высокий риск летального исхода. Уровни hsСРБ <1,55 мг/л и тропонина Т < 0,1 мг/л – указывают на минимальный риск. При отказе от курения, регулярной физической нагрузке, умеренном потреблении алкоголя, лечении ожирения снижается базовый уровень hsСРБ и, одновременно, коронарный риск. Прием аспирина для профилактики сосудистых осложнений эффективен только у лиц с исходно повышенным базовым уровнем hsСРБ.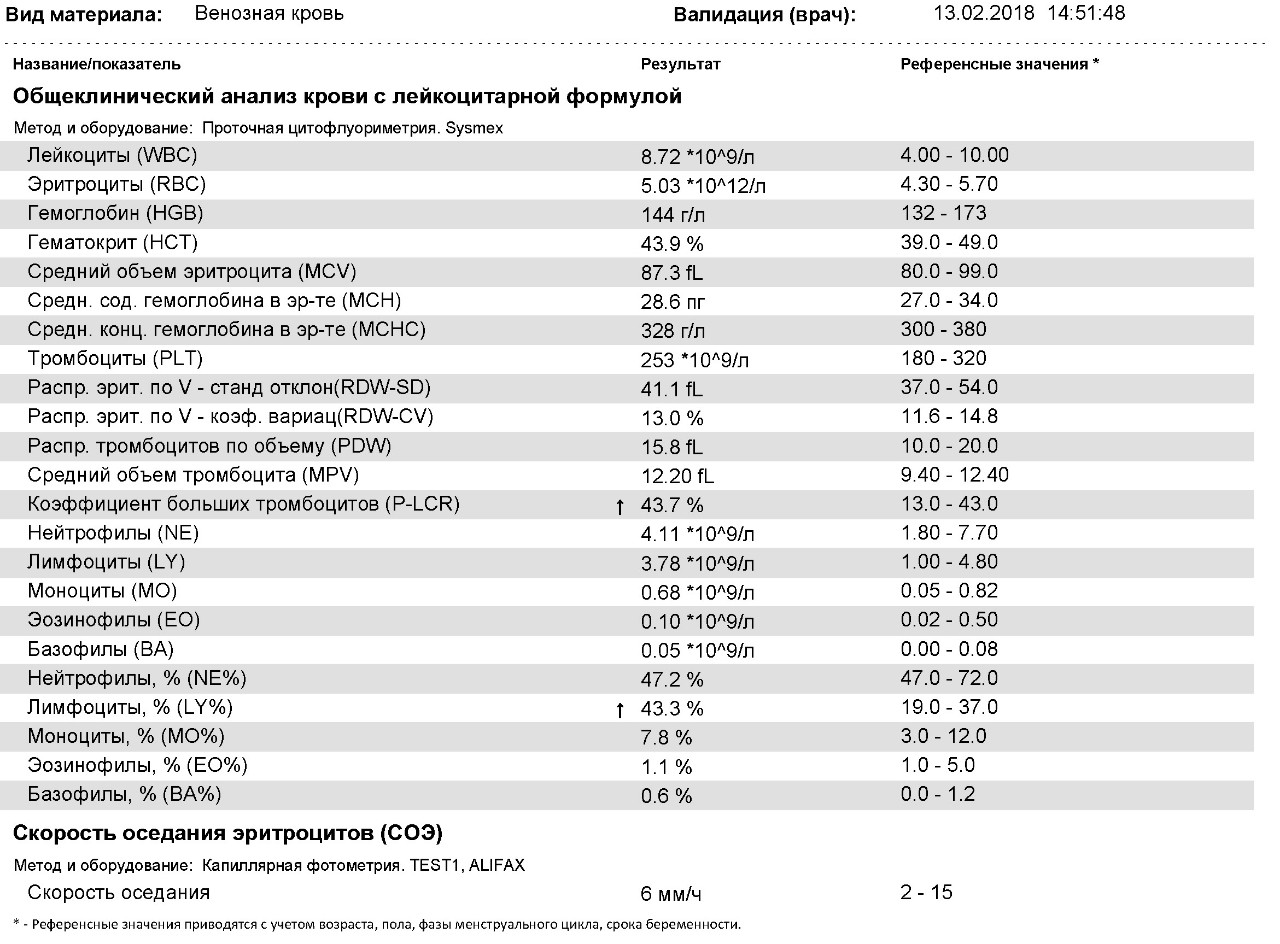 О связи hsСРБ с риском осложнений после инвазивного лечения ИБС свидетельствует следующее: только у 12% пациентов с рестенозом коронарных артерий, развившимся после ангиопластики со стентированием, hsСРБ был < 5 мг/л (в сочетании с нормальным уровнем церулоплазмина, >2 г/л). У всех больных с hsСРБ > 9 мг/л (в сочетании со сниженным уровнем церулоплазмина <0,2 г/л), развился рестеноз коронарных артерий.
О связи hsСРБ с риском осложнений после инвазивного лечения ИБС свидетельствует следующее: только у 12% пациентов с рестенозом коронарных артерий, развившимся после ангиопластики со стентированием, hsСРБ был < 5 мг/л (в сочетании с нормальным уровнем церулоплазмина, >2 г/л). У всех больных с hsСРБ > 9 мг/л (в сочетании со сниженным уровнем церулоплазмина <0,2 г/л), развился рестеноз коронарных артерий.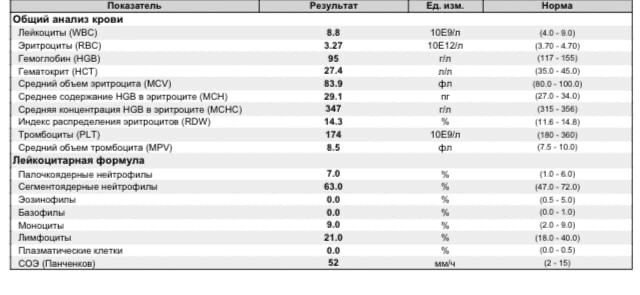 Определение СОЭ нельзя заменить в участковых больницах и врачебных амбулаториях. Но в более крупных и современных лечебных учреждениях измерение СОЭ должно постепенно уступать свои позиции определению СРБ. Настоятельно необходимо осуществлять постепенный плановый переход к количественному определению СРБ и использовать его показатель: во-первых, для оценки тяжести воспалительных процессов (диапазон измеряемых концентраций от 10 мг/л и выше) и, во-вторых, для оценки рисков, связанных с вялотекущими воспалительными процессами (диапазон измеряемых концентраций – менее 10 мг/л).
Определение СОЭ нельзя заменить в участковых больницах и врачебных амбулаториях. Но в более крупных и современных лечебных учреждениях измерение СОЭ должно постепенно уступать свои позиции определению СРБ. Настоятельно необходимо осуществлять постепенный плановый переход к количественному определению СРБ и использовать его показатель: во-первых, для оценки тяжести воспалительных процессов (диапазон измеряемых концентраций от 10 мг/л и выше) и, во-вторых, для оценки рисков, связанных с вялотекущими воспалительными процессами (диапазон измеряемых концентраций – менее 10 мг/л).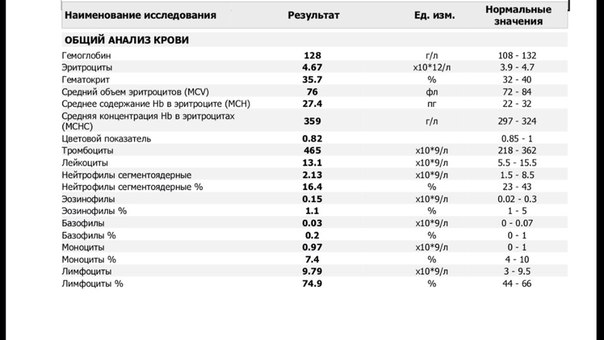
 В. Лабораторная и инструментальная диагностика заболеваний внутренних органов. 1999. Изд. «Бином». – 622 с.
В. Лабораторная и инструментальная диагностика заболеваний внутренних органов. 1999. Изд. «Бином». – 622 с.


 Хотя вероятность заражения гепатитом С при половых контактах не так велика, необходимо помнить, что она повышается при наличии нескольких половых партнеров. Поэтому если носитель гепатита С не является Вашим постоянным партнером, лучше использовать презервативы. Но необходимо помнить, что даже при правильном использовании презерватив никогда не защищает на 100%.
Хотя вероятность заражения гепатитом С при половых контактах не так велика, необходимо помнить, что она повышается при наличии нескольких половых партнеров. Поэтому если носитель гепатита С не является Вашим постоянным партнером, лучше использовать презервативы. Но необходимо помнить, что даже при правильном использовании презерватив никогда не защищает на 100%. Цирроз чаще всего является следствием перенесенных гепатитов: вирусных, токсических, лекарственных, алкогольных.
Цирроз чаще всего является следствием перенесенных гепатитов: вирусных, токсических, лекарственных, алкогольных. е. концентрацию вируса в крови. Обычно этот метод проводится для оценки эффективности лечения.
е. концентрацию вируса в крови. Обычно этот метод проводится для оценки эффективности лечения.
 Морепродукты могут быть инфицированы гепатитом А при отлове моллюсков в загрязненных сточными водами прибрежных водах.
Морепродукты могут быть инфицированы гепатитом А при отлове моллюсков в загрязненных сточными водами прибрежных водах. больных хроническим гепатитом В. Вирус гепатита В передается от человека к человеку при непосредственном контакте с кровью инфицированного и ее производными. Вероятность инфицирования существует:
больных хроническим гепатитом В. Вирус гепатита В передается от человека к человеку при непосредственном контакте с кровью инфицированного и ее производными. Вероятность инфицирования существует: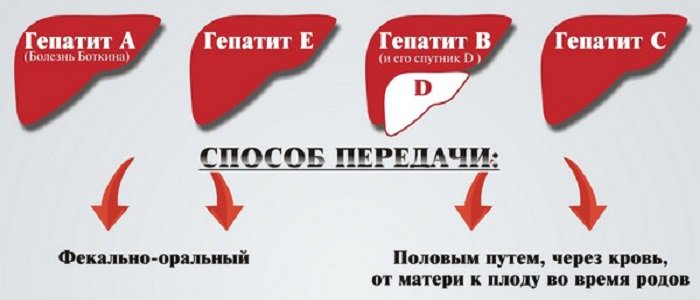 700 тыс. человек. Гепатит С протекает бессимптомно, диагностируется чаще случайно, когда человек обследуется по поводу других заболеваний.
700 тыс. человек. Гепатит С протекает бессимптомно, диагностируется чаще случайно, когда человек обследуется по поводу других заболеваний.  Маникюрные ножницы, пинцеты для бровей, бритвы и зубные щетки тоже могут переносить вирус. Таким путем могут заражаться члены семьи, где живет больной человек;
Маникюрные ножницы, пинцеты для бровей, бритвы и зубные щетки тоже могут переносить вирус. Таким путем могут заражаться члены семьи, где живет больной человек; Объединяющим началом является тяжёлое
поражение печени.
Объединяющим началом является тяжёлое
поражение печени. чел., хроническая форма выявлена у 350 млн. чел., а в списке причин
смертности ВГВ занимает 10 место в мире, унося ежегодно 1,2 млн. человеческих
жизней, будучи вторым, после табакокурения, фактором, вызывающим рак. До 70%
инфекций ВГВ протекает бессимптомно. Уровень хронизации у взрослого населения
составляет 10-20%, но при внутриутробной инфекции он возрастает до 90%. В России
число больных вирусным гепатитом В составляет 4-8 млн. чел.
чел., хроническая форма выявлена у 350 млн. чел., а в списке причин
смертности ВГВ занимает 10 место в мире, унося ежегодно 1,2 млн. человеческих
жизней, будучи вторым, после табакокурения, фактором, вызывающим рак. До 70%
инфекций ВГВ протекает бессимптомно. Уровень хронизации у взрослого населения
составляет 10-20%, но при внутриутробной инфекции он возрастает до 90%. В России
число больных вирусным гепатитом В составляет 4-8 млн. чел.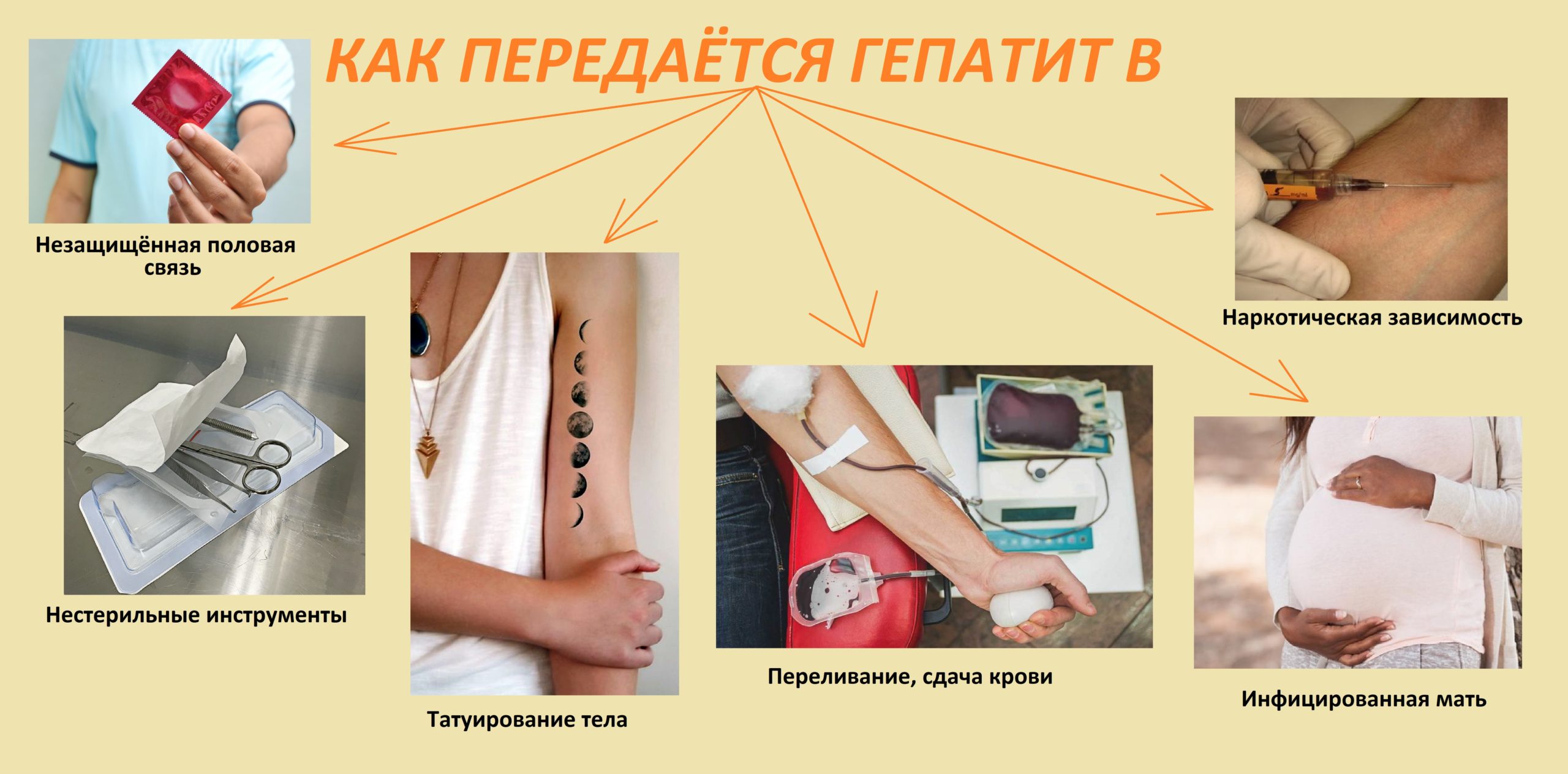 Из-за высокой изменчивости в организме
пациента образуются миллионы различных вариантов вируса. Этим и объясняется его
«ускользание» из-под иммунологического контроля организма: победителем почти
всегда оказывается вирус.
Из-за высокой изменчивости в организме
пациента образуются миллионы различных вариантов вируса. Этим и объясняется его
«ускользание» из-под иммунологического контроля организма: победителем почти
всегда оказывается вирус. В Новосибирске ВГЕ был впервые выделен в 2002
г. сотрудниками «Вектора» от мигрантов из Центральной Азии. Кроме человека
инфицирует некоторых приматов, а также домашних и диких животных. ВГЕ особенно
опасен для беременных женщин, среди которых уровень смертности при этой инфекции
достигает 25%.
В Новосибирске ВГЕ был впервые выделен в 2002
г. сотрудниками «Вектора» от мигрантов из Центральной Азии. Кроме человека
инфицирует некоторых приматов, а также домашних и диких животных. ВГЕ особенно
опасен для беременных женщин, среди которых уровень смертности при этой инфекции
достигает 25%. Пути
передачи ВГВ сходны с таковыми при ВИЧ-инфекции, однако контагиозность ВГВ в 100
раз выше. Основной путь передачи ВГВ – через кровь, в которой концентрация
вируса наиболее высока, при переливании крови, пирсинге, татуировке, приёме
наркотиков. Очень важно, что по исследованиям сотрудников «Вектора»
хирургические операции, гемодиализ, общая анестезия и другие мед. процедуры не
проявили себя в качестве факторов риска, что, безусловно, свидетельствует о
высоком уровне медицинской культуры и соблюдения правил биобезопасности в
медучреждениях Сибири. В слюне, сперме и вагинальном экстракте концентрация ВГВ
ниже, поэтому сексуальные контакты являются вторым по значимости путём передачи
ВГВ. Третий путь, бытовой, реализуется гораздо реже, поскольку в моче, фекалиях,
поте, слезах, грудном молоке вирус выявляется в низких концентрациях.
Пути
передачи ВГВ сходны с таковыми при ВИЧ-инфекции, однако контагиозность ВГВ в 100
раз выше. Основной путь передачи ВГВ – через кровь, в которой концентрация
вируса наиболее высока, при переливании крови, пирсинге, татуировке, приёме
наркотиков. Очень важно, что по исследованиям сотрудников «Вектора»
хирургические операции, гемодиализ, общая анестезия и другие мед. процедуры не
проявили себя в качестве факторов риска, что, безусловно, свидетельствует о
высоком уровне медицинской культуры и соблюдения правил биобезопасности в
медучреждениях Сибири. В слюне, сперме и вагинальном экстракте концентрация ВГВ
ниже, поэтому сексуальные контакты являются вторым по значимости путём передачи
ВГВ. Третий путь, бытовой, реализуется гораздо реже, поскольку в моче, фекалиях,
поте, слезах, грудном молоке вирус выявляется в низких концентрациях. Каждый вирус
гепатита по-своему уникален и требует отдельного рассмотрения.
Каждый вирус
гепатита по-своему уникален и требует отдельного рассмотрения.
 Эти же правила нужно соблюдать,
чтобы не заразиться и ВГЕ.
Эти же правила нужно соблюдать,
чтобы не заразиться и ВГЕ. Нетёсов С.В.) ведётся работа по созданию на базе «Вектора» Региональной
клинической референс-лаборатории для диагностики вирусных гепатитов. На этом
пути было много сложностей по проектированию планировки и реконструкции
помещений, но сейчас лаборатория фактически уже построена и работает в пилотном
режиме, а с 2009 г. заработает в полную силу. И тогда, мы надеемся, для Сибири
не будет проблем в части диагностики любых сложных случаев вирусных гепатитов.
Нетёсов С.В.) ведётся работа по созданию на базе «Вектора» Региональной
клинической референс-лаборатории для диагностики вирусных гепатитов. На этом
пути было много сложностей по проектированию планировки и реконструкции
помещений, но сейчас лаборатория фактически уже построена и работает в пилотном
режиме, а с 2009 г. заработает в полную силу. И тогда, мы надеемся, для Сибири
не будет проблем в части диагностики любых сложных случаев вирусных гепатитов. 871 человек из них — дети до 17 лет. Какие пути заражения гепатитом А и как не заболеть — далее в материале.
871 человек из них — дети до 17 лет. Какие пути заражения гепатитом А и как не заболеть — далее в материале. 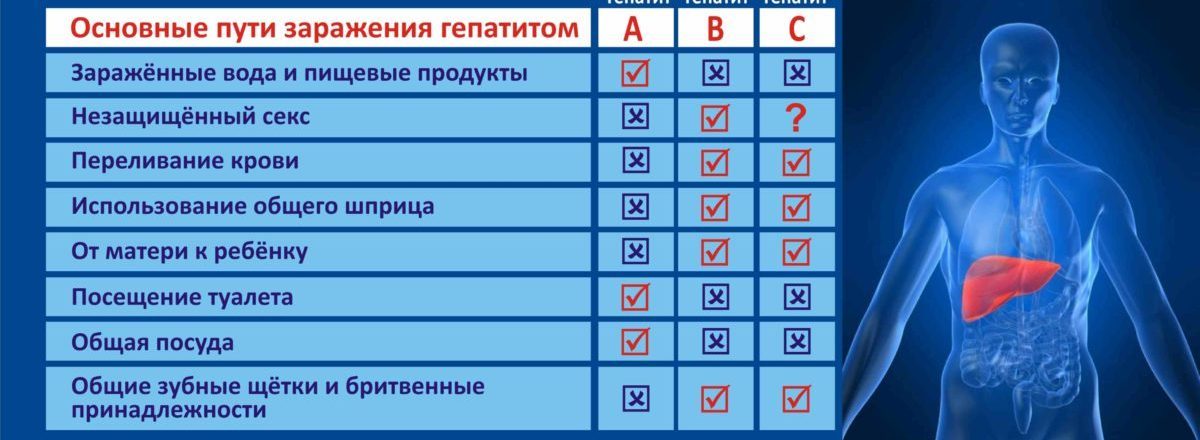
 Высокий риск подцепить вирус есть такеже у людей, употребляющибх иньекционные наркотики, вступают в половые отношения с больными.
Высокий риск подцепить вирус есть такеже у людей, употребляющибх иньекционные наркотики, вступают в половые отношения с больными. На заражение могут указывать также боль в мышцах и суставах, сухая и зудящая кожа.
На заражение могут указывать также боль в мышцах и суставах, сухая и зудящая кожа. Регулярное и тщательное мытье рук, обработка продуктов питания и посуды. Так как одним из основных источников заражения является вода, употреблять ее необходимо только в кипяченном или дистиллированном виде. В регионах с плохим качеством обработки водопроводной воды лучше использовать бутилированную воду — как для питья, так и для приготовления пищи.
Регулярное и тщательное мытье рук, обработка продуктов питания и посуды. Так как одним из основных источников заражения является вода, употреблять ее необходимо только в кипяченном или дистиллированном виде. В регионах с плохим качеством обработки водопроводной воды лучше использовать бутилированную воду — как для питья, так и для приготовления пищи.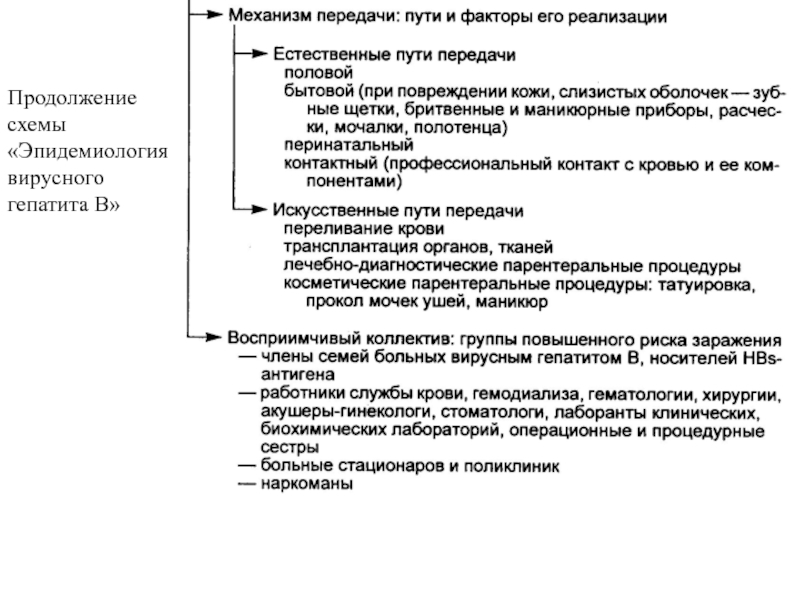
 Наибольший риск инфицирования вирусами гепатита B, C и D связан с потреблением наркотических средств инъекционным путем. Сохраняется риск инфицирования во время переливания препаратов крови, если были нарушены требования к их заготовке и использованию.
Наибольший риск инфицирования вирусами гепатита B, C и D связан с потреблением наркотических средств инъекционным путем. Сохраняется риск инфицирования во время переливания препаратов крови, если были нарушены требования к их заготовке и использованию. В последние годы достигнуты значительные успехи в лечении хронического гепатита С.
В последние годы достигнуты значительные успехи в лечении хронического гепатита С.


 Главную опасность представляют носители и больные хроническими формами в условиях тесного внутрисемейного контакта.
Главную опасность представляют носители и больные хроническими формами в условиях тесного внутрисемейного контакта.
 Проведённая в сроки трёхкратная вакцинация даёт надёжную защиту от заражения вирусным гепатитом В.
Проведённая в сроки трёхкратная вакцинация даёт надёжную защиту от заражения вирусным гепатитом В. Гепатит бывает различных типов, в зависимости от того, каким образом он был вызван: вирусный (распространяющийся вирусным путём), токсичный (вызывается чрезмерным приёмом некоторых лекарств, либо при попадании в организм ядов), аутоиммунным (развивается вследствие дефектов в иммунной системе), лучевой (появляется как следствие лучевой болезни). Однако наиболее распространенным и опасным является вирусный гепатит.
Гепатит бывает различных типов, в зависимости от того, каким образом он был вызван: вирусный (распространяющийся вирусным путём), токсичный (вызывается чрезмерным приёмом некоторых лекарств, либо при попадании в организм ядов), аутоиммунным (развивается вследствие дефектов в иммунной системе), лучевой (появляется как следствие лучевой болезни). Однако наиболее распространенным и опасным является вирусный гепатит.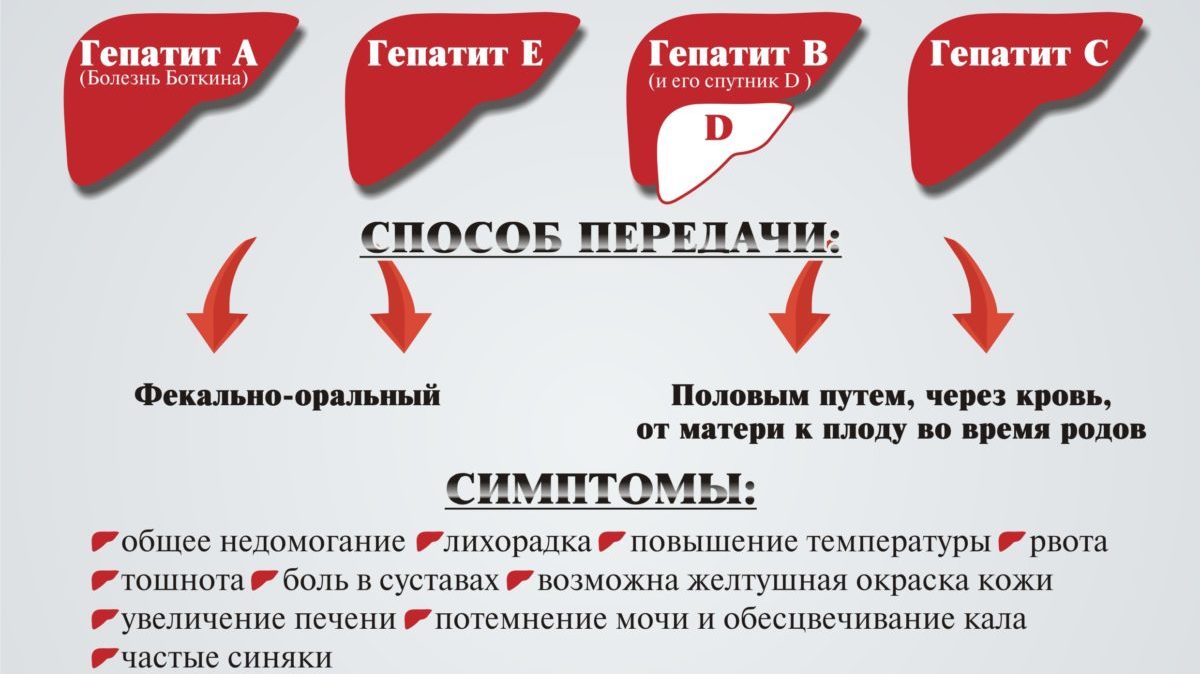 Основной источник инфекции – больные, уже заражённые гепатитом А.
Основной источник инфекции – больные, уже заражённые гепатитом А.
 е. через кровь и при половом контакте. Врачи знают настолько мало об этом гепатите, что пока не ясно — сам ли этот вирус вызывает гепатит или же, как гепатит D, развивается только при наличии другого вида гепатита в организме. Достоверно известно, что вирус мгновенно погибает при кипячении.
е. через кровь и при половом контакте. Врачи знают настолько мало об этом гепатите, что пока не ясно — сам ли этот вирус вызывает гепатит или же, как гепатит D, развивается только при наличии другого вида гепатита в организме. Достоверно известно, что вирус мгновенно погибает при кипячении.

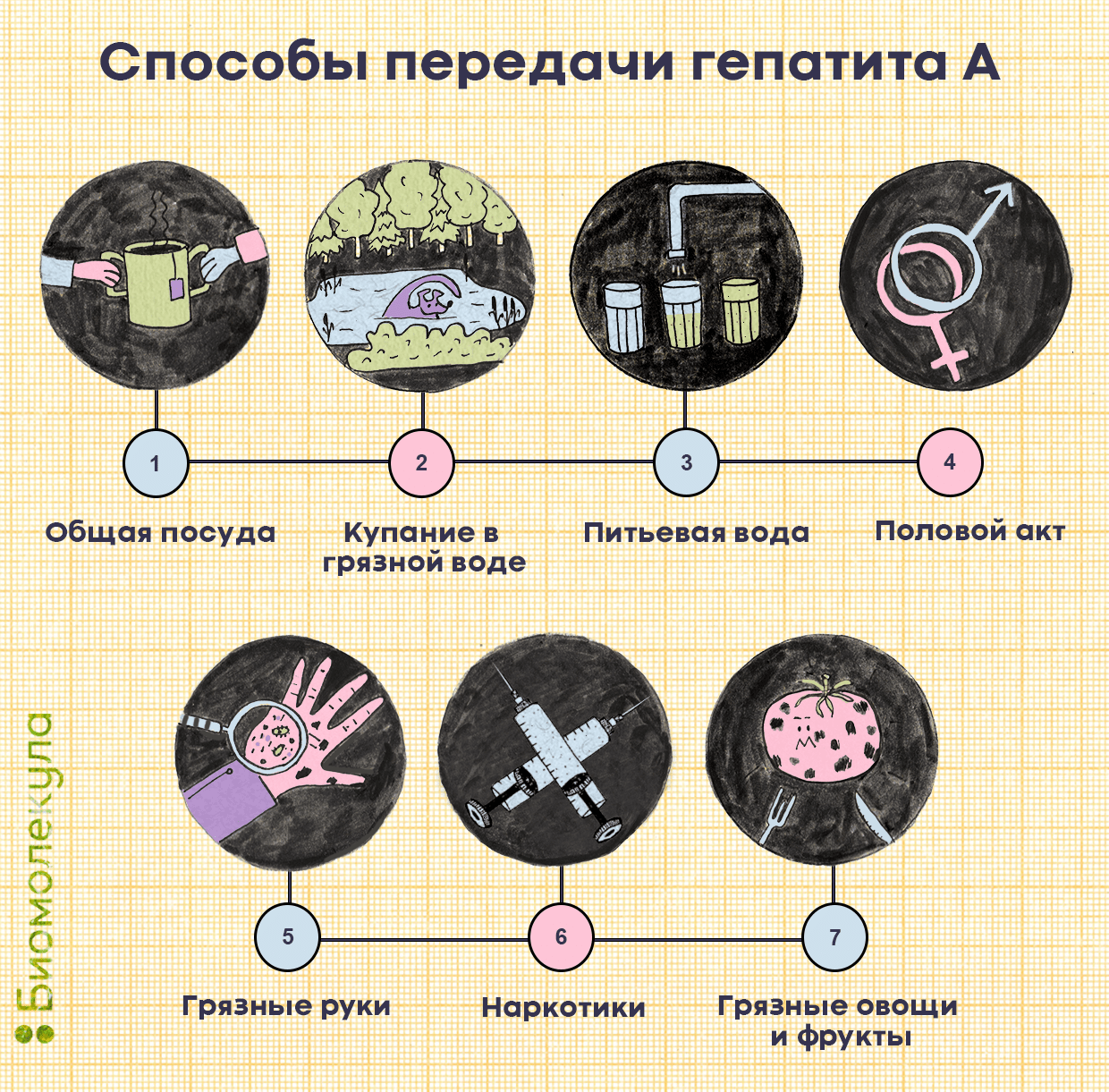 Если вам сделали переливание крови или продуктов крови до этой даты, есть небольшая вероятность, что вы заразились гепатитом С.
Если вам сделали переливание крови или продуктов крови до этой даты, есть небольшая вероятность, что вы заразились гепатитом С.

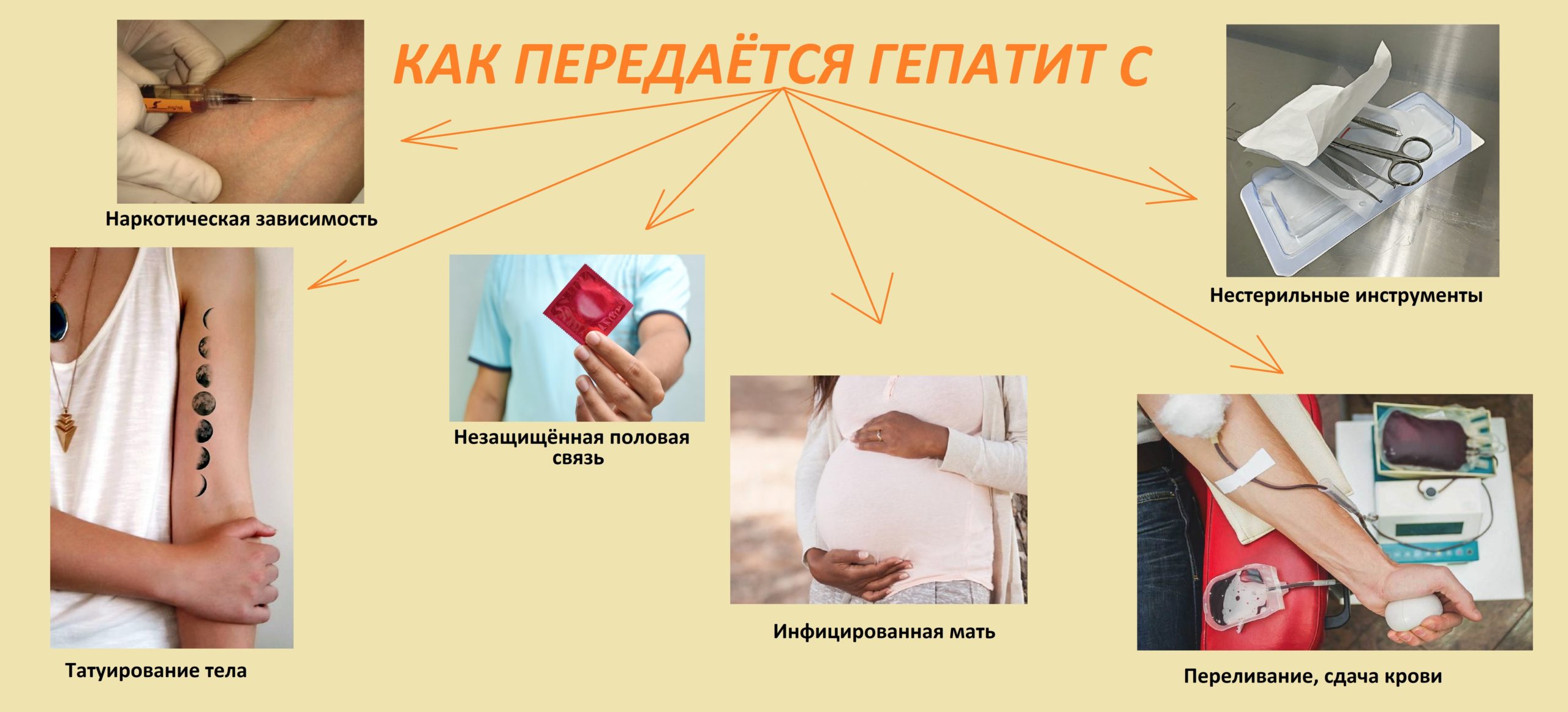 Когда симптомы и признаки действительно появляются, они похожи на другие формы вирусного гепатита, но обычно более легкие. Симптомы включают анорексию, дискомфорт в животе, тошноту, рвоту, летаргию, а иногда и сыпь и артралгию. Может возникнуть желтуха и темная моча. У большого процента людей (50–80 процентов) развивается хроническая инфекция. Однако, если инфекция исчезнет и вирус будет устранен, у человека не будет иммунитета и он может заразиться повторно. Если возникают симптомы продолжающегося заболевания, они могут быть неспецифическими и включать усталость, головные боли и тошноту.Гепатит С может вызвать аутоиммунное заболевание, такое как васкулит, артрит или нефрит, иногда связанное с криоглобулинемией.
Когда симптомы и признаки действительно появляются, они похожи на другие формы вирусного гепатита, но обычно более легкие. Симптомы включают анорексию, дискомфорт в животе, тошноту, рвоту, летаргию, а иногда и сыпь и артралгию. Может возникнуть желтуха и темная моча. У большого процента людей (50–80 процентов) развивается хроническая инфекция. Однако, если инфекция исчезнет и вирус будет устранен, у человека не будет иммунитета и он может заразиться повторно. Если возникают симптомы продолжающегося заболевания, они могут быть неспецифическими и включать усталость, головные боли и тошноту.Гепатит С может вызвать аутоиммунное заболевание, такое как васкулит, артрит или нефрит, иногда связанное с криоглобулинемией.
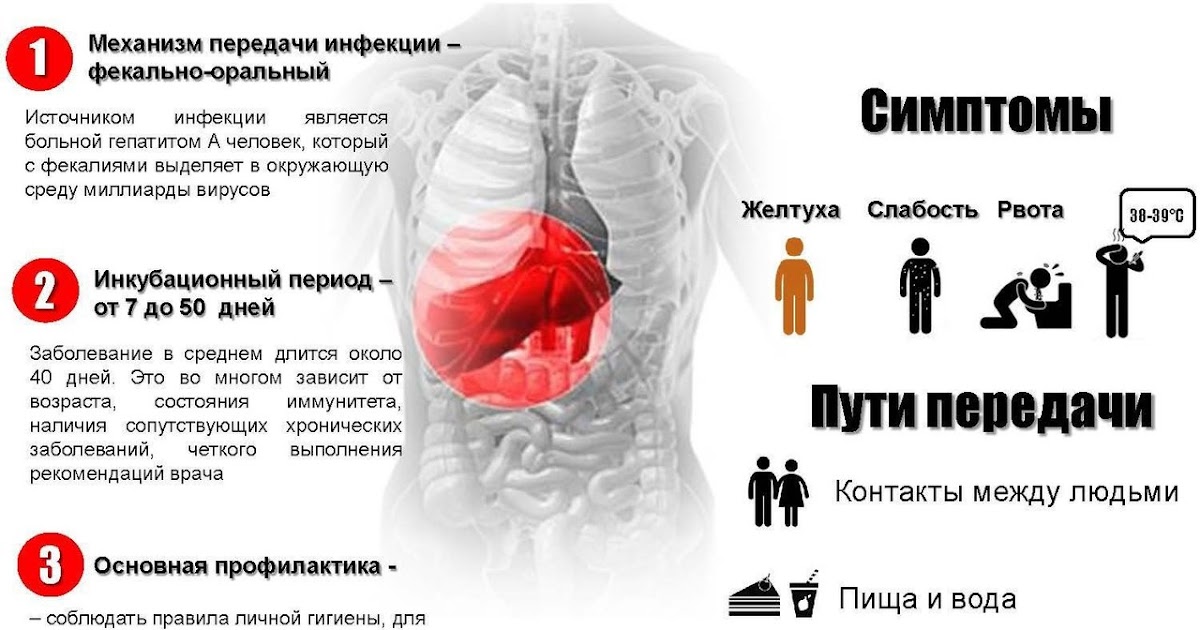 Единичный отрицательный результат ПЦР не исключает инфекции, так как виремия может быть перемежающейся, и пациент должен пройти повторное обследование через 6–12 месяцев.Количественное определение вирусной нагрузки и генотипа ВГС предоставит информацию, поможет определить дозу и продолжительность лечения и может выступать в качестве прогностического индикатора потенциального ответа на терапию на основе интерферона.
Единичный отрицательный результат ПЦР не исключает инфекции, так как виремия может быть перемежающейся, и пациент должен пройти повторное обследование через 6–12 месяцев.Количественное определение вирусной нагрузки и генотипа ВГС предоставит информацию, поможет определить дозу и продолжительность лечения и может выступать в качестве прогностического индикатора потенциального ответа на терапию на основе интерферона. По текущим оценкам, этим вирусом заразились более 250 000 австралийцев. По оценкам, в 2005 г. произошло 9 700 новых случаев ВГС; однако только 354 случая были определены как новые, поскольку большинство случаев носят субклинический характер, остаются незамеченными и обнаруживаются случайно.
По текущим оценкам, этим вирусом заразились более 250 000 австралийцев. По оценкам, в 2005 г. произошло 9 700 новых случаев ВГС; однако только 354 случая были определены как новые, поскольку большинство случаев носят субклинический характер, остаются незамеченными и обнаруживаются случайно. Важно определить генотип, потому что он направляет терапию.
Важно определить генотип, потому что он направляет терапию. стоматологические или медицинские процедуры, татуировки или пирсинг)
стоматологические или медицинские процедуры, татуировки или пирсинг) Всех ВГС-положительных людей, то есть людей с хронической инфекцией, следует считать потенциально заразными, хотя риск минимален для людей, не инфицированных вирусом (ПЦР-отрицательные).Пики вирусной концентрации, по-видимому, коррелируют с пиками активности ALT.
Всех ВГС-положительных людей, то есть людей с хронической инфекцией, следует считать потенциально заразными, хотя риск минимален для людей, не инфицированных вирусом (ПЦР-отрицательные).Пики вирусной концентрации, по-видимому, коррелируют с пиками активности ALT. Сюда входят иглы.
Сюда входят иглы.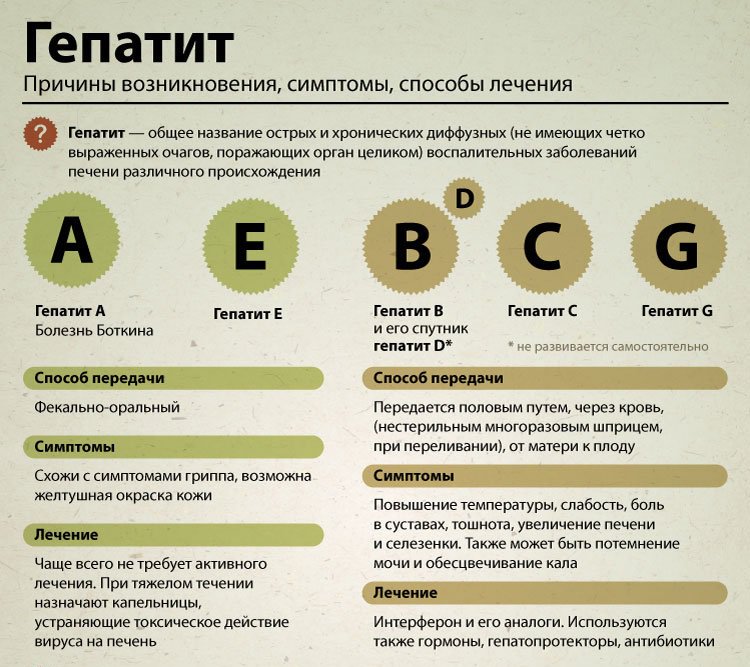


 В Швеции, напротив, распространенность составляет около 0,5 процента. Распространенность ВГС особенно высока среди потребителей инъекционных наркотиков.
В Швеции, напротив, распространенность составляет около 0,5 процента. Распространенность ВГС особенно высока среди потребителей инъекционных наркотиков.
 Острые симптомы обычно проходят в течение нескольких недель. В очень редких случаях, в первую очередь при другом хроническом заболевании печени (например,g., гепатит B), острое заболевание достигает кульминации в молниеносной (внезапной) печеночной недостаточности.
Острые симптомы обычно проходят в течение нескольких недель. В очень редких случаях, в первую очередь при другом хроническом заболевании печени (например,g., гепатит B), острое заболевание достигает кульминации в молниеносной (внезапной) печеночной недостаточности.
 Диагностическое тестирование и скрининг на гепатит С сосредоточены на обнаружении циркулирующих антител и РНК, специфичных к ВГС. РНК HCV выявляется в течение 1–3 недель после заражения, а антитела обычно обнаруживаются в течение 8–12 недель.
Диагностическое тестирование и скрининг на гепатит С сосредоточены на обнаружении циркулирующих антител и РНК, специфичных к ВГС. РНК HCV выявляется в течение 1–3 недель после заражения, а антитела обычно обнаруживаются в течение 8–12 недель.
 Разработка в 1990-х годах высокоэффективных тестов для выявления ВГС в донорской крови значительно снизила передачу вируса в медицинских учреждениях.
Разработка в 1990-х годах высокоэффективных тестов для выявления ВГС в донорской крови значительно снизила передачу вируса в медицинских учреждениях.
 Возможно раздражение кожи. В этом случае следует удалить мазь с поверхности раздраженных участков кожи.
Возможно раздражение кожи. В этом случае следует удалить мазь с поверхности раздраженных участков кожи. Применение лекарственного средства допустимо только после оценки соотношения польза/риск. При грудном вскармливании не следует наносить лекарственное средство на область груди или сосков.
Применение лекарственного средства допустимо только после оценки соотношения польза/риск. При грудном вскармливании не следует наносить лекарственное средство на область груди или сосков.
 Хранить в недоступном для детей месте.
Хранить в недоступном для детей месте.

 При появлении сильного раздражения кожи или других необычных реакций применение мази следует прекратить.
При появлении сильного раздражения кожи или других необычных реакций применение мази следует прекратить.
 Такое происходит преимущественно в начале лечения или, наоборот – при длительном применении. Если появилось сильное раздражение кожи либо другие необычные реакции, то применение Ихтиоловой мази следует прекратить.
Такое происходит преимущественно в начале лечения или, наоборот – при длительном применении. Если появилось сильное раздражение кожи либо другие необычные реакции, то применение Ихтиоловой мази следует прекратить.