Что дает полоскание горла содой и как его делать правильно
Автор Антонина На чтение 10 мин. Опубликовано
Полоскание горла содой и солью при воспалительных процессах поможет не только убрать налет и вымыть болезнетворные бактерии. После процедуры создаются такие условия, при которых патогенная микрофлора не сможет размножаться.

В результате больной ощущает себя намного лучше, снижается температура, становится легче глотать. Главное – выполнять процедуры правильно, а раствор готовить в соответствии с рекомендованными пропорциями.
Как делать правильно полоскание горла содой
Самый лучший способ помочь горлу, когда оно болит – полоскание. Сода найдется в каждом доме. Проще чем содо-солевой раствор для горла ничего нет. Как правильно его приготовить и как применять, должен знать каждый, чтобы вовремя оказать помощь себе и близким.
- На каждое полоскание нужен свежий раствор. Нельзя готовить впрок или оставлять остатки на потом.
- Вода для процедуры не должна быть ни холодной, ни горячей. Лучше, если она будет теплой, чуть выше, чем температура тела, на 1-2 градуса.
- Не допускается проглатывание раствора во время полоскания. Состав может быть опасным для слизистой пищевода и желудка.
- Полоскать горло лучше всего утром после сна, перед сном и каждый раз после еды. Всего 5 -6 раз на день.
Рецепты растворов, пропорции и схемы лечения для взрослых и детей
От правильной концентрации препарата зависит успех лечения. Рецептов приготовления раствора соды несколько. Полоскать горло можно смесью из воды и соды, то есть чистым содовым составом, добавив дополнительные ингредиенты. Наиболее популярной и довольно эффективной смесью считается соединение соды, соли и йода, но возможны и другие варианты. О них подробнее.

Базовый раствор для полоскания горла
Он поможет в борьбе со многими заболеваниями горла, ротовой полости, носоглотки. Рецепт состоит из 2 ингредиентов:
- 250 мл теплой кипяченой воды;
- 1 ч. л. пищевой соды.
Дозировка для ребенка уменьшается вдвое. Если для взрослого берут 1 чайную ложку соды на стакан воды, то для ребенка достаточно половины чайной ложки.
Содо-солевой раствор
Для полоскания горла применяют такой рецепт:
- 250 мл воды;
- соды 1 чайная ложка;
- соли 1 чайная ложка.
Применяется для лечения стоматита, ангины, тонзиллита, фарингита, промывания носоглотки при рините, гайморите, гнойном насморке.
Для детей на тот же объем воды нужно 0,5 чайной ложки соли и 0,5 чайной ложки соды. Если применить содо-солевой раствор для полоскания горла (пропорции детские) для ингалятора и подышать парами, то можно смягчить сухой кашель и облегчить отхождение мокрот из бронхов.
Раствор для полоскания горла: соль, сода, йод
Для лечения стоматита, ангины подойдет содо-солевой раствор соды с йодом. Единственное, что применять его нужно не более 2 раз на день, потому что йод сильно сушит. Сода растворит густую слизь, соль очистит, а йод продезинфицирует.
В результате мелкие ранки и язвочки начнут быстро заживать. Небольшое покалывание и неприятные ощущения в полости рта и горла говорит о том, что раствор действует и необходимо немного потерпеть. Соотношение соды и соли для полоскания горла такое же, как в предыдущем рецепте, йода необходимо не более 3 капель.
- 250 мл воды;
- 1 чайная ложка соды;
- 1 чайная ложка соли;
- 2-3 капли йода.
Сначала первой порцией раствора хорошенько прополощите рот, в последующем – горло. Задерживайте лекарство на 30 секунд, а затем сплевывайте. После процедуры не рекомендуется есть и пить, по крайней мере, на протяжении 1 часа. Лучше всего полоскать таким составом горло утром после завтрака и вечером перед сном.
Это важно! Раствор для горла «Сода, соль, йод» разрешен к применению взрослым и подросткам старше 16 лет. Для детей дозировка должна быть уменьшена вдвое. На 1 стакан воды берут половину чайной ложки соды и половину чайной ложки соли, а йода 1 каплю.
Сода+йод
Еще одна простая смесь, эффективна при гнойной ангине, тонзиллите, стоматите. Можно чередовать с полосканием обычным содовым раствором или содово-солевым.
- Пропорции для взрослых на 1 стакан теплой воды: 1 чайная ложка соды и 3 капли йода.
- Для детей от 5 лет на 1 стакан воды: 0,5 чайной ложки соды и 1 капля йода, детям после 10 лет можно 2 капли йода.
Внимание! Готовя полоскание горла содой и йодом, пропорции соблюдайте четко. Недопустимо превышение дозировки, а в случаи с йодом — даже опасно. Если вы случайно капнули больше йода, чем это предусмотрено рецептом, лучше раствор вылить и приготовить новый.
Старинный рецепт
Еще одна интересная рецептура встречается в сборниках народных средств. Дополнительным ингредиентом в ней является белок сырого куриного яйца. Считается, что этот компонент в содовом растворе поможет устранить боль, першение горла, смягчит слизистую, облегчит отхождение гноя и мокрот.
К обычному содо-солевому раствору необходимо добавить 1 сырой белок куриного яйца.
Внимание! В последнее время участились случаи заболевания сальмонеллезом. Источником заражения служат куриные яйца. Если вы не уверены в чистоте скорлупы, лучше этот метод лечения не применять. Перед тем как разбить куриное яйцо, его скорлупу необходимо тщательно промыть с хозяйственным мылом, а затем ополоснуть проточной водой.
Рецепты с перекисью водорода
Для лечения гнойной ангины подойдет рецепт этого полоскания. Важно, что ингредиенты для него готовятся в двух стаканах отдельно, и применяются поочередно.
- 1 стакан — 250 мл воды и 1 чайная ложка соды;
- 1 стакан — 250 мл воды и 1 чайная ложка перекиси водорода 3%.
Сначала делаете 1 полоскание раствором перекиси, затем 1 полоскание раствором соды. Повторять, пока смеси не закончатся.
Еще один состав на основе соды , соли, перекиси и йода.
- Для взрослых:на 250 мл теплой воды по 1 ч. л. соли, перекиси 3%, соды и 3 капли йода.
- Пропорции для детей после 5 лет: на 250 мл воды по 0,5 ч. л. соли, перекиси 3%, соды и 1-2 капли йода.
При каких заболеваниях поможет полоскание горла содой
Любое заболевание горла, связанное с проникновением инфекции, можно лечить с помощью содовых растворов для полоскания.
- Ларингит — воспаление слизистой гортани. Возникает от переохлаждения и от перенапряжения голосовых связок. Усугубляется курением и алкоголем. Гланды не поражены.
- Фарингит — воспаление слизистой и тканей глотки. Возникает от воздействия холодным воздухом при дыхании через рот, при воздействии вирусной инфекции. Характерны боли в горле.
- Ангина (тонзиллит) — инфекционное заболевание горла. Передается воздушно-капельным путем. Поражаются гланды (гнойники), сопровождается высокой температурой. Дает осложнения на сердце и почки.
- Стоматит — воспаление слизистой ротовой полости. Характерен белый налет, язвочки на внутренней поверхности щек, миндалин, губ.
- Сухой кашель — как симптом воспаления носоглотки и горла.
Острый тонзиллит с налетом на миндалинах — симптом не только ангины, но и лейкоза, скарлатины, дифтерии, инфекционного мононуклеоза, сифилиса, гонореи и т. д. Любое «больное горло» следует показывать врачу хотя бы потому, что обычная ангина может оказаться дифтерией, а несвоевременное введение сыворотки может обойтись слишком дорого. Е. Комаровский
Как правильно делать процедуру – инструкция
1. Посуда, в которой готовится раствор соды для полоскания горла, должна быть чистой, чтобы предупредить проникновение в организм бактерий.
2. Прежде чем приступить к процедуре, дождитесь полного растворения порошка в воде.
3. Готовый раствор для полоскания не должен быть горячим или холодным. Температура от 38 до 40 градусов вполне приемлема.
4. Набирайте в рот средство небольшими порциями, запрокидывайте голову назад и полощите на выдохе через рот.
5. Одно полоскание — не менее 30 секунд. Одна процедура в целом должна продолжаться около 5 минут, пока не используете весь объем жидкости.
6. Не допускайте проглатывания лечебного состава, так как вместе с ним в организм попадают болезнетворные микроорганизмы.
7. После полоскания не следует пить и принимать пищу в течение 2 часов.
Вопросы доктору
 На вопросы читателей, связанные с полосканием при различных заболеваниях горла, отвечает доктор Евгений Олегович Комаровский.
На вопросы читателей, связанные с полосканием при различных заболеваниях горла, отвечает доктор Евгений Олегович Комаровский.
Кандидат медицинских наук, врач-педиатр высшей категории, писатель, телеведущий, журналист. Автор многочисленных научных трудов, научно-популярных статей и книг. Одна из самых известных — «Здоровье ребёнка и здравый смысл его родственников».
У ребенка болит горло. Как часто нужно делать полоскания? И какими растворами.
Если малыш жалуется «на горлышко», не ждите, что «оно само пройдет»! Начинайте действовать! Если ребенок умеет полоскать горло, полоскания нужно делать каждые 2 часа: отварами шалфея, зверобоя, цветов ромашки, соленой или содовой водой (0,5 ч. ложки соли или соды на стакан теплой кипяченой воды). Если с полосканием пока «не сложилось» — не мучайте малыша. Лучше воспользоваться местными антисептиками в виде вкусных таблеток Фарингосепта.
Можно ли ангину вылечить только полосканиями?
Ангина — заразная болезнь, вызываемая бактериями-стрептококками. Лечить ее успешно без дальнейших осложнений можно только антибиотиками. В ситуации, когда проводится правильная антибиотикотерапия, местное лечение, в том числе различные полоскания горла, — не оказывает влияния на сроки лечения болезни. Но самочувствие на фоне полосканий заметно улучшается. Только полосканиями вылечить ангину нельзя, вы просто доведете болезнь до хронического состояния, а это чревато тяжелыми последствиями.
У ребенка 1,5 лет стоматит. Полоскать ротовую полость он еще не может. Можно ли применить содовый раствор для протирания слизистой полости рта?
При наличии стоматита первая рекомендация — исключить твердую и горячую пищу и сполоснуть рот после еды. Такой лечебный прием как полоскание нужно начинать осваивать как можно раньше, пока ребенок здоров, в виде игры. В полтора года ребенок уже может набирать в рот воду из чашки и выплевывать. Если не научили малыша полоскать рот, можно протирать слизистую смоченной в содовом растворе салфеткой. Но эта процедура может быть травмоопасной и болезненной для и без того воспаленной слизистой.
Молоко с содой и маслом от горла
Если боль в горле сопровождается приступами сухого кашля, то наряду с полосканиями хорошо помогает щелочное питье. Оно оказывает смягчающее, обволакивающее, противовоспалительное и отхаркивающее действие. Напиток должен быть в меру горячим, молоко для его приготовления не кипятить, а лишь нагреть.
Рецепты напитков:
- 250 мл горячего молока, 0,5 чайной ложки соды;
- стакан молока, 0,5 ч. л. соды, 1 столовая ложка меда;
- на стакан горячего молока 1 столовая ложка сливочного масла, 2 столовая ложка меда и 0,5 ч. л. соды;
- 250 мл горячего молока, 0,5 чайной ложки соды, щепотка соли;
Молоко, мед, масло, и сода от горла — классический напиток при сухом кашле. Если вы не переносите какой-либо компонент, его можно не применять. К примеру, мед заменить сахарным сиропом, молоко — чаем или даже водой.
Противопоказания для содовых полосканий
Полоскание горла содой имеет некоторые противопоказания:
- заболевания сердца;
- заболевания желудка;
- рвотный рефлекс на соду, непереносимость;
- женщинам на ранних сроках беременности.
Особенности полосканий содой детям и беременным

Для детей после 5 лет все растворы с содой делаются на тот же объем воды в концентрации вдвое меньшей, чем для взрослого человека. После 14 лет — как для взрослых.
Беременным в первом триместре не рекомендуется полоскать горло содой, особенно если в анамнезе присутствует токсикоз. Лучше всего воспользоваться специальными растворами по согласованию с врачом. Это может быть настой ромашки или раствор на основе вытяжки эвкалипта.
На более поздних сроках беременным полоскание содой не противопоказано. Но если возникают неприятные позывы к рвоте, то соду берут в «детской» пропорции, то есть, 0,5 чайной ложки на 250 мл воды.
Отзывы
Приведенные ниже отзывы никак не могут быть руководством к действию и призывом к самолечению. Это личный опыт реальных людей. Не повторяйте подобные эксперименты на себе и не рискуйте своим здоровьем. Советуйтесь с мудрыми докторами, прежде чем применять народные средства.

Источник.

Источник

Источник.
sodaperekis.ru
Полоскание горла солью и содой: пропорции и польза
Растворов для полоскания существует великое множество: настрои различных трав, цветов, мед и продукты пчеловодства, аптечные препараты, таблетки. Но самым популярным, весьма бюджетным и при этом эффективным средством для полоскания горла считается содо-солевая смесь. Полоскать горло содой и солью можно практически при любых болезнях и в любом возрасте. Важно только соблюдать рекомендации врача и знать некоторые особенности такой процедуры.
Среди популярных народных средств от различных заболеваний сода и соль занимают не последнее место по частоте употребления и действенности. На протяжении столетий соль и сода использовались человеком в различных целях, в том числе, и как компонент многих лечебных составов, способных поправить человеческое здоровье посредством употребления вовнутрь, полоскания или местного применения.

Полоскания солью и содой – полезные свойства
Для горла, когда оно першит, саднит и покраснело, безотлагательную помощь окажет полоскание солью и содой. Все составляющие этого раствора оказывает губительное действие на патогенную микрофлору и, одновременно, помогают горлу противостоять инфекции. Соль – прекрасный природный антисептик, который оказывает местное обеззараживающее действие. При ангине с гнойными пробками она хорошо вымывает пораженные лакуны миндалин, а значит, не позволяет бактериям распространяться дальше. Также солевой раствор в состоянии купировать сильную боль. С содой дела обстоят так же хорошо – она убивает бактерии, помогает мокроте легче отходить, снимает отечность мягких тканей горла.
Кроме этого, соляный раствор обладает и такими полезными свойствами:
- интенсивное локальное действие помогает предотвратить распространение инфекции ниже по дыхательным путям, избежать осложнений;
- уменьшается воспаление всей слизистой, улучшается отхождение мокроты, очищаются миндальные лакуны;
- антисептическое действие позволяет буквально сразу снять болезненность и першение в горле, облегчить дыхание и глотание;
- общая дезинфекция полости рта, помощь в решении стоматологических проблем;
- очищение языка и зубов от налета и остатков пищи;
- нейтрализация кислой среды (после употребления еды, при изжоге), которая приводит к разрушению зубной эмали.
При лечении болезней горла важно своевременно обратиться за врачебной помощью и получить грамотное лечение. В комплексе с медикаментами полоскание содо-солевым раствором поможет быстро избавиться от неприятных ощущений и сократить период выздоровления. А главное, лечебные компоненты найдутся у каждого в доме, поэтому процедуру можно начать делать сразу же при первых симптомах воспаления, даже если болезнь застала в ночное время или выходной день.
Польза от раствора из соды, соли и йода
Действие каждого составляющего оказывает большое влияние на устранение воспаления и помогает быстро избавиться не только от заболеваний горла, но и прочих патологий, при которых происходит поражение слизистой оболочки рта. Соль обладает противовоспалительным действием, что способствует устранению отеков, а также уничтожает болезнетворные бактерии. Именно благодаря соли происходит избавление от гнойного налета и отложений в области горла. После этого именно она оказывает заживляющий эффект на слизистую ротовой полости, а значит приводит к полному восстановлению поврежденных тканей. Лучше всего в терапии себя проявляет морская соль, однако использование обычной пищевой также гарантирует терапевтический эффект.
Сода считается продуктом, который имеется в доме у каждого человека, к тому же она обладает большим количеством полезных свойств. Один из главных плюсов соды является ее противогрибковый эффект. Также она способствует дезинфекции ротовой полости, тем самым избавляя организм человека от вредоносных инфекций и микроорганизмов, которые вызывают развитие воспалительных процессов.
Использование йода для обработки полученных ран известно очень давно. Именно он способствует подсушиванию кожных покровов, что ускоряет процесс заживления. Именно он ускоряет процесс лечения. Также йод способствует более быстрому разложению образований в горле гнойного характера, что особенно необходимо при лечении ангины, тонзиллита и прочих заболеваний гнойной природы.
Как действуют вещества
Сода и соль обладают множеством полезных свойств. Их используют не только в кулинарии, а и во многих других сферах. Сода представляет собой белый порошок, с натрием натрия и угольной кислотой. Она позволяет нейтрализовать воспалительный процесс на слизистых оболочках горла и ротовой полости. С помощью содового полоскания можно обеззаразить рану, поэтому продукт часто используют для приготовления слабых антисептических средств.

Создавая щелочную среду в ротовой полости можно остановить процесс размножения бактерий, что ускорит выздоровление. Благодаря средствам для полоскания можно:
- устранить отек;
- очистить миндалины от нагноения и слизи;
- устранить болезненные ощущения;
- уничтожить грибок и бактерии;
- размягчить и ускорить процесс отхождения пробок лакун небных миндалин.
Нужно помнить, что слишком частое полоскание может стать причиной обезвоживания слизистой и вызвать тошноту и повышение давления в артериях. Соду используют при разных видах ангины, фарингита, ларингита. В препараты могут добавлять настой шалфея, ромашки, мяты и других лекарственных растений. С ней готовят растворы для полоскания и ингаляции.
Антисептические свойства есть и натрия хлорида. Если в организм его не поступает достаточное количество, то человек страдает от мышечной слабости, головокружения, тошноты, быстро устает и ощущает другие неприятные симптомы. Но и от переизбытка этого вещества может повышаться давление. Для лечения солью подходит йодированные и морские виды. Они содержат микроэлементы и минеральные вещества в больших количествах. С помощью слабого солевого раствора можно улучшить обменные процессы и нормализовать кислотно-щелочной баланс. Такие свойства обусловлены содержанием:
- Магния, устраняющего аллергические реакции, что позволяет предотвратить развитие отеков.
- Железа, принимающего важное участие в газообмене, влияет на синтез гемоглобина.
- Йода, способствующего выработке тироксина, поддерживает обменные процессы на необходимом уровне.
- Кальция, способного ускорять восстановление эпителия.
- Брома, предотвращающего развитие воспалительного процесса, благодаря синтезу серотонина.
Солевой раствор для полоскания горла является абсорбентом, способным вытянуть гной и лишнюю жидкость из воспаленных тканей. Регулярное проведение солевых полосканий позволяет уменьшить объем миндалин и предотвратить гипоксию. Сочетание соды и соли позволит гораздо быстрее преодолеть болезнь.

Способы приготовления раствора
Классическое полоскание для горла – соль и сода. Но приготовить его можно по-разному. В зависимости от степени выраженности симптомов, возраста, переносимости компонентов подбираются пропорции. Часто используются дополнительные ингредиенты. Если полоскать горло с содой и солью, то пропорции будут такими:
- Сода и соль

На стакан воды по 1/2 чайной ложки обоих ингредиентов
Стандартный раствор делается из трех составляющих – теплой кипяченой воды, соли, соды. Пропорции могут варьироваться, но в среднем на стакан воды берется по 0,5 чайной ложки обоих ингредиентов. Лучше брать йодированную или морскую соль – они более очищены и полезны. Если в домашнем хозяйстве нашлась только обычная поваренная – такой вариант тоже сгодится. Смесь нужно тщательно размешать и можно смело полоскать 3-5 раз в день.
- Соль

1 чайная ложка на стакан
Раствор для полоскания горла вполне может быть однокомпонентный – солевой. Сода дает специфический, не очень приятный, привкус, поэтому многим она не подходит. Из этой ситуации существует простой выход – использовать только соль. В таком случае, на стакан воды берется 1 чайная ложка соли. Принцип и частота полосканий аналогичны предыдущему способу.
- Сода

На один стакан воды не более 1 чайной ложки соды
Сода создает в полости рта особый щелочной баланс, который очень «не нравится» бактериям. Поэтому ее часто применяют в качестве основного элемента при лечении ангины, фарингита, ларингита. Но тут важно не переусердствовать: на 1 стакан воды нужно добавлять не больше 1 ч. ложечки соды. Иначе полоскание горла содой может сильно высушить слизистую оболочку и привести к ухудшению состояния.
- Соль, сода, йод

Пропорция на 1 стакан воды: 1 ч.л. соли, 1 ч.л. соды, 2 капли йода
Йод обладает отличными заживляющими и регенерирующими свойствами, поэтому его рекомендуется добавлять к содо-солевой смеси. Раствор делается следующим образом: в 250 мл теплой воды ложится 1 чайная ложка соли, 1 чайная ложка соды, 2 капли йода. Полоскать горло таким методом можно при условии отсутствия аллергии на йод и не больше 4 раз в день. Ни в коем случае нельзя допускать глотания, потому что даже небольшое количество йода токсично для организма.
- Сода, соль, яичный белок

В педиатрической практике зачастую, кроме привычных компонентов, применяют еще и белок яйца. Благодаря своей вязкой структуре он отлично обволакивает слизистую горла. Для приготовления раствора основные компоненты берутся в стандартных соотношениях. От куриного яйца аккуратно отделяется белок и немного взбивается вилкой. Полученная субстанция всыпается в основной раствор. Консистенция такого полоскания немного неприятная, но эффективность доказана.
Не зависимо от способа полоскания, нужно индивидуально подбирать компоненты и их дозировку. Если такой метод лечения раньше не использовался, то лучше о его применении уведомить доктора. Перебор с пропорциями, аллергические реакции только усугубят и без того болезненное состояние, но никак не помогут вылечиться.
Можно ли полоскать с детям?
По мнению врачей, использовать данный раствор для лечения горла у детей можно, только если ребенку больше двух лет. Но нужно производить процедуру очень аккуратно и внимательно, ведь даже в таком возрасте малыш может проглотить часть раствора. Помимо этого важно помнить о специфическом вкусе, который может усложнить процесс полоскания, ведь не каждый ребенок захочет без проблем набирать в рот солевую воду.
Самым оптимальным возрастом для того, чтобы начать лечение раствором из соли и йода считается пять лет, ведь в этот период уже можно подробно объяснить ребенку все правила проведения процедуры.
В приготовлении лекарства необходимо уменьшить пропорции компонентов, то есть на 250 мл воды должна быть использована одна капля йода, чтобы избегать появления ожога на слизистой оболочке. Также с осторожностью нужно подойти к первому полосканию, ведь иногда у детей развивается индивидуальная непереносимость или повышенная чувствительностью к компонентам, что спровоцирует развитие аллергии.
Лучше всего использовать стандартный рецепт: в 250 мл кипятка развести полчайной ложки соды и соли, а после добавить одну каплю йода. В некоторых случаях допускается приготовление без использования йода, в этом случае проводить полоскание можно пять раз в день. Если в растворе присутствует йод, то полоскать можно не более двух раз в день. Очень важно перед применением лекарства получить консультацию у педиатра.

Методика полоскания
Чтобы улучшить эффект от полоскания необходимо следовать определенным правилам:
- раствор должен быть теплый, очень важно избегать полоскания горячей водой, ведь это может только ухудшить самочувствие;
- после того, как раствор набран в рот, нужно запрокинуть голову и начать произносить звук (чаще всего «а» или «о») – это помогает опуститься корню языка, а значит, позволяет лекарству проникнуть до самого горла и препятствует попаданию в желудочно-кишечный тракт;
- после процедуры полоскания нельзя пить или есть в течение получаса;
- не рекомендуется увеличивать дозы любого компонента, ведь это может вызвать ожог слизистой и ухудшит самочувствие.
Как часто нужно полоскать горло
Лучше всего если данная процедура будет производиться комплексно и регулярно. В среднем полоскать горло необходимо три-четыре раза в день, но при ангине количество необходимо увеличить до шести раз. Эффект будет заметен уже после первой процедуры, ведь сода и соль оказывают противовоспалительный эффект.
Полоскание горла при беременности
Многих женщин, который ждут малыша, очень интересует можно ли полоскать горло данный раствором, не навредит ли он ребенку?
Приготовленный раствор из соды и соли не только можно, но и нужно использовать при полоскании горла беременным. Ведь в процессе данной процедуры происходит вымывание болезнетворных микроорганизмов, которые покрывают полость гланд, гортани. Но вот с добавлением йода необходимо быть более осторожным и использовать данный ингредиент только после консультации с гинекологом, ведь у некоторых женщин может возникнуть отрицательная реакция. Происходит это из-за способности йода впитываться в слизистую оболочку ротовой полости, а дальше проникать в кровоток. Весь этот процесс приводит к увеличению йода в организме.

Избыток йода может вызвать приступы кашля, отек слизистой оболочки, насморк и слезотечение. К тому же во время беременности организм женщины претерпевает многие изменения, поэтому может возникнуть индивидуальная непереносимость данного компонента. В этом случае возникает йододерма, которая характеризуется появлением гнойной угревой сыпью.
Правила использования лекарств
Получить максимум пользы, можно зная, как правильно полоскать горло содой и солью. В первую очередь необходимо постараться не проглотить лечебное средство. Попадание в желудок щелочного коктейля приведет к нарушению нормального уровня рН, что вызовет дисфункцию желудочно-кишечного тракта. Хоть техника промывания и не сложная, но перед применением, нужно узнать, как полоскать горло правильно:
- для лечения использовать только теплые растворы, не выше 38 градусов;
- готовить лекарство следует перед применением, тщательно перемешивая ингредиенты до их полного растворения. Желательно не допускать образования осадка на дне стакана;
- орошение следует совершать через 20 минут после приема пищи. Час после этого нельзя употреблять пищу и пить воду, это сократит время воздействия раствора на пораженную слизистую;
- нужно набрать в рот немного жидкости, запрокинуть голову назад и прополоскать, произнося букву «Ы». Это позволит раствору проникнуть глубже и лучше воздействовать на пораженный участок и предотвратит проглатывание лекарства;
- солевым или содовым раствором можно лечить горло не менее трех раз в день. Одно полоскание должно длиться около минуты;
- в период беременности, особенно, в первом триместре, проводить процедуры стоит осторожно. Если проглотить средство, то может повыситься давление и ухудшится общее самочувствие.
Раствор соли и соды целесообразно использовать при гнойной ангине. Следует готовить концентрированные препараты. Они позволят размягчить пробки и быстрее выведут их. Очень важно, чтобы температура лекарства была невысокой, так как для горла это очень вредно. Горячая жидкость повредит воспаленную слизистую. Применяя соль с содой для лечения детей необходимо помнить, что такое лечение разрешено только, если ребенку исполнилось 4 года. Используя содово-соляный раствор, нужно помнить, что рекомендуемая дозировка для детей составляет по 1 ч. л. каждого ингредиента на стакан теплой воды.
Для лучшего эффекта в раствор добавляют несколько 1-2 капли йода. Тогда раствор с содой и солью даст результат быстрее, но перед орошением горла нужно провериться на наличие аллергии на йод.
Побочные эффекты и противопоказания
Соль и сода могут быть достаточно агрессивными, если не соблюдать пропорции. Лекарства с солью и содой могут вызывать ряд негативных реакций, и имеют противопоказания к применению.
Хлорид и бикарбонат натрия в больших дозах могут вызывать такие побочные эффекты:
- Задержку жидкости. Соленый раствор способствует развитию еще большего отека в ротоглотке.
- Дисбаланс калия и натрия. Это приведет к нарушениям функций миокарда, увеличению частоты сердечных сокращений и повышению давления.
- Раздражению слизистых оболочек желудка и кишечника. Состояние сопровождается изжогой, метеоризмом, расстройством стула.
Поэтому полоскание горла с содой и солью не желательно осуществлять тем, кто страдает язвенной болезнью, гастритом, артериальной гипертензией, нефритом, геморрагическим диатезом, имеет повышенную чувствительность к ингредиентам лекарства, а также на первом триместре беременности.

Как готовить препараты
Полоскание горла содой и солью дает хороший эффект при лечении инфекционных заболеваний. Но очень важно соблюдение пропорций, так как высокая концентрация веществ в препарате может привести к нежелательным последствиям. Чтобы избежать побочных эффектов, необходимо готовить лекарства пропорциях, рекомендованных специалистами. Существуют рецепты средств для полоскания:
- соль и соду поместить в стакан с кипятком по чайной ложке. Для усиления эффективности лекарства в жидкость нужно добавить 2 капли йода. Он прижигает слизистую и принимает участие в формировании клеток, защищающих организм от инфекций. Но больше 3 миллилитров йода использовать нельзя. При попадании внутрь больших доз йода может наступить смерть;
- из шалфея нужно приготовить настой. В него добавить по половине чайной ложки вышеописанных ингредиентов;
- по 5 г соли и соды нужно смешать и залить 100 мл горячей минеральной воды;
- в 250 грамм теплой воды добавить соль и соду по 1 ч. л. Туда же поместить яичный белок, предварительно взбив.
Если редко проводить полоскание соль и другие ингредиенты а не подействуют так, как нужно. Поэтому проводить процедуры следует не реже трех раз в сутки.
Рецепты других препаратов
Приготовление растворов для полосканий можно осуществлять с помощью других лечебных средств. Для этих целей хорошо подходит:
- Хлорофиллипт. Использование растворов с хлорофиллиптом позволит устранить патогенные микроорганизмы и вирусы. Это лекарство используют даже для лечения детей до года. Нужно в 100 грамм теплой воды добавить чайную ложку Хлорофиллипта и можно проводить орошение.
- Настой прополиса . 5 капель настоя нужно добавить в 100 грамм теплой воды и полоскать горло. Это средство хорошо помогает в лечении ларингита.
- Масло чайного дерева. Оно способствует устранению грибков, вирусов и бактерий. В воде оно не растворяется. Поэтому следует добавить 5 капель масла в чайную ложку соды и поместить в стакан теплой воды. В таком растворе будет масса полезных веществ, если это качественное масло.
- Мед. Улучшить состояние больного горла поможет мед. Необходимо в стакан теплой воды добавить 1 ч. л. меда и прополоскать горло. Это средство можно использовать только при отсутствии аллергии на мед.
Один только содовый или соляный раствор не устранит заболевание, но значительно облегчит течение болезни и облегчит процесс выздоровления. Порошковые антисептики позволят избавиться от боли и покраснения, предотвратят распространение инфекционного процесса. Для получения ожидаемого эффекта выполнять процедуры следует регулярно.
ИСТОЧНИКИ:https://gorlonos.ru/throat/lechenie/kak-pravilno-poloskat-gorlo-sodoj-i-solyu.htmlhttp://bezboleznej.ru/poloskaniye-gorla-sodoy-solyu-i-yodomhttps://lor-uhogorlonos.ru/gorlo/boleznilecheniegorla/poloskanie-gorla-sodoj-i-solyu.html
sodavsem.ru
Полоскание горла содой и солью – пропорции раствора


Полоскания раствором соды и соли применяют в случае заболеваний горла, ротовой полости, ОРВИ. Дешевое и доступное домашнее средство снимает боль, отечность, предотвращает распространение инфекции, вымывает болезнетворные организмы, чтобы механически удалить их полосканием содо-солевым раствором. В какой пропорции разводить соль и соду для полоскания горла? Как приготовить раствор? В статье – ответы на данные и другие вопросы.
Полезные свойства соли и соды
Пищевая (поваренная) соль – хлорид натрия, химическая формула NaCl.
Участвует в синтезе антидиуретического гормона (АДГ), который производят надпочечники. Гормон угнетает функцию почек и заставляет ткани удерживать влагу.
Соль входит в состав крови и тканевой жидкости, должна каждый день поступать с пищей. Дефицит натрия обезвоживает человеческий организм.
При полоскании солевым раствором микроорганизмы отдают наружу накопленную влагу, что прекращает или замедляет процессы их клеточного обмена – они погибают.
Соль ухудшает растворимость кислорода в воде – нехватка кислорода также уничтожает болезнетворные организмы.
Пищевая сода – гидрокарбонат натрия (натрий двууглекислый) – соединение катиона натрия и аниона гидрокарбоната.
Анионы угольной кислоты повышают щелочной резерв организма, выводят через почки избыток анионов хлора и натрия, что уменьшает отеки, снижает повышенное артериальное давление, способствует вхождению катиона калия в клетки.
Клетки восстанавливают и повышают биохимические и энергетические процессы. Ткани лучше усваивают кислород, что восстанавливает силы и трудоспособность.
Ионы натрия связывают свободные радикалы.
Свободный водород уничтожает патогенные организмы, оказывает антисептическое действие.
Пищевая сода, выравнивая кислотно-щелочное равновесие в организме, нейтрализует избыток кислоты – благоприятную среду развития болезнетворных организмов и грибка.
Поэтому полоскания содой и солью облегчают боль в горле, уничтожают болезнетворые микроорганизмы, предупреждают рост грибов.
Ангина. Полоскания содо-солевым раствором снижают дискомфорт, поддерживают гигиену ротовой полости.
Аллергия и разбухание носовых ходов и горла. Полоскания не устраняют причину болезни, но облегчают неудобство и дискомфорт.
Респираторные инфекции. Полоскания облегчают симптомы простуды, гриппа, инфекции верхних дыхательных путей, снижают вероятность заболеть.
Полоскания горла: пропорции содово-солевого раствора
Пропорция соли и соды для полосканий горла:
- Растворить в стакане теплой кипяченой воды 1/4ч.л. пищевой соды и 1/4ч.л. поваренной соли.
- Можно добавить 2-3 капли спиртового раствора йода.
Полоскать горло с интервалом 3 часа. Более частые полоскания замедляют лечение. Перед каждым промыванием готовить свежий раствор.
Как полоскать горло раствором соли и соды:
- Набрать немного жидкости.
- Запрокинуть голову назад.
- Через горло выпускать воздух, чтобы он проходил через раствор.
- По окончании выплюнуть, не глотать.
Полоскать по возможности дольше, чтобы гарантированно уничтожить или ослабить болезнетворые организмы, быстрее вылечить горло:
- Рекомендуемая продолжительность промывания горла от микроорганизмов, отечности: от момента набора раствора до его выплевывания – не менее 30 секунд.
- Общая продолжительность лечебной процедуры – 3-5 минут.
В течение получаса после завершения не принимать пищу, не пить, стараться не разговаривать.
Полоскания не должны вызывать дискомфорт. В противном случае прекратить процедуры.
Вред и противопоказания
Полоскания раствором соды и соли обычно не вызывают побочных эффектов, безопасны взрослым и детям старше 6 лет.
Перед полосканием горла ребенку проконсультироваться с педиатром.
Не рекомендуется промывать горло солевым раствором при повышенном артериальном давлении и других заболеваниях, которые требуют ограничения в рационе соли.
1 источник- Даников Н.И. Целебная сода. – Эксмо-Пресс, 2013. – 288с. – ISBN 978-5-699-62780-6.
www.silazdorovya.ru
Полоскание горла солью и содой (правильные пропорции)
В период наступления холодов мы часто сталкиваемся с болью в горле. Сегодня хочу поделиться своими проверенными рецептами, которые помогаю мне много лет. Я даже ангину лечила этим раствором. Главное действенное, и безопасное средство. Все делайте по инструкции, и результат не заставит себя ждать.
Это полоскание подсказал маме, много лет назад, знакомый врач, и она пользуется по сей день. Хочу поделиться рецептами с вами, чтобы вы также, могли лечить боль в горле простыми безопасными средствами.
Рецепты проверены не только мною лично, но и проверенны детьми, так что пользуйтесь, лечитесь, и выздоравливайте.

Полоскание горла составом на основе соли, соды и йода — необходимая процедура при различных недугах горла, позволяющая купировать симптомы при болезни и значительно улучшить состояние.
Приступать к полосканию ротоглотки необходимо при появлении самых первых признаков недуга. Таким образом удастся предотвратить риск возможных осложнений и облегчить неприятные ощущения.
Полоскание горла содой, солью и йодом
Данные составляющие, соединенные в растворе, благотворно действуют на слизистую ротоглотки, мелкие ранки и язвочки начинают ускоренно заживать, полость рта очищается от вредных микроорганизмов.
Небольшое покалывание и жжение во время процедуры говорит о том, что раствор начал действовать и нужно немного потерпеть. Для приготовления состава необходимо взять следующие компоненты:
- 250 мл воды;
- 1 ч. ложку соды;
- 1 ч. ложку соды;
- 2-3 капли йода.
Как правильно полоскать
Первой порцией свежеприготовленного состава начинают полоскать сначала рот, а затем приступают к горлу, задерживая лекарство примерно на 30 секунд, после чего сплевывают.

После манипуляции необходимо воздерживаться от пищи около часа.
Данным составом наиболее оптимально проводить полоскание утром после завтрака и вечером перед отходом ко сну.
Соль, сода, йод: как разводить правильно
Согласно рецепту, проводят следующие действия:
1. Берут 200 мл кипяченой воды, имеющей температуру в 35-36 градусов.
2. Добавляют к ней соль и соду в равных пропорциях (1 ч. ложка).

3. Состав тщательно перемешивают, чтобы добиться полного растворения веществ.
4. Капают в смесь 2-3 капли йода.
5. Начинают манипуляцию.
Приведенные пропорции предназначены для взрослых пациентов. Для детского поколения все цифры уменьшают вдвое. Очень важно брать не более 3 капель йодного раствора, чтобы не спровоцировать ожог слизистой носоглотки. Состав уничтожает патогенную микрофлору, хорошо очищает горло от гнойных поражений.
Как действуют вещества
В соде и соли заключены полезные вещества, которые нашли применение не только в приготовлении всевозможных блюд, но и в других сферах.
Сода способна очистить пораженные горло от вредоносных бактерий, ускорить процесс регенерации пострадавших от инфекции тканей.

Благодаря своим антисептическим свойствам содовый состав применяют для обеззараживания мелких ранок в полости рта и горла, что в свою очередь ускоряет процесс выздоровления.
Средство на основе данных ингредиентов способствуют:
- Устранению отека тканей;
- Очищению миндалин от нагноений и слизи;
- Купированию болезненных ощущений;
- Замедлению развития грибка и бактериальной инфекции;
- Размягчению и удалению пробок лакун небных миндалин.
Солевой раствор плодотворно действует на воспаленные ткани, вытягивая из них лишнюю жидкость и гнойные выделения. Регулярное выполнение полосканий данным составом снижает объемность миндалин и предотвращает гипоксию тканей.
Таким образом болезнь легче победить, если неустанно следовать режиму полоскания ротоглотки.

Самые важные правила и рекомендации
Для каждой процедуры применяется только свежеприготовленный раствор с использованием теплой воды, не в ком случае нельзя брать горячую, температура должна быть комфортной и не обжигать больное горло;
- Все компоненты должны быть полностью растворены в жидкости;
- Для одного раза хватит одного глотка состава;
- При самом процессе голову необходимо слегка запрокинуть назад, аккуратно обработать горло лекарством, при этом стараться не глотать вещество;
- Произнося звук “ы” состав полноценно орошает всю площадь;
- По окончанию манипуляции воздержаться от пищи и питья не менее чем на 20 минут;
- Для детей все пропорции уменьшаются в двое;
- Каждая процедура выполняется примерно 30 секунд, проделывается около 3 раз в сутки.
Как правильно сделать полоскание для горла с солью, содой и йодом
Чтобы проводимое лечение приносило максимум пользы необходимо обращать внимание на следующее:
1. Состав должен быть приготовлен непосредственно перед самой манипуляцией.
2. Следить за температурой жидкости. Оптимально, если она будет 35-36 градусов.
3. Соблюдать правильные пропорции добавляемых веществ.
4. Попадание состава при полоскании в желудок чревато ожогом слизистых тканей органов ЖКТ.
5. Важно приступать к орошению горла спустя 15-20 минут после последнего приема пищи.
6. По завершению манипуляции стоит ограничить прием пищи в течение 30-60 минут.
7. Время на орошение составляет 30 секунд.
8. Все составляющие полностью растворяются в воде, иначе возможен химический ожог поврежденных тканей и усугубление ситуации.
Какая частота полосканий в течение дня
Данный метод предусматривает полоскание не более чем 4 раза в сутки, при отсутствии аллергической реакции на йод.
Важно следить за тем, чтобы случайно не проглотить даже небольшое количество состава, так как спиртовой раствор йода очень токсичен и вреден для организма.
Очень важно, еще, при температуре и простуде много пить. Подойдет чай с лимоном, медом, из калины, малины, смородины.

Эффективны ли содово-солевые полоскания при беременности
Беременным дамам стоит избегать аптечных препаратов, чтобы не навредить будущему малышу. Орошение горла — отличный выход для лечения недугов, так как составы действуют место, не проникая в организм будущей матери.
Содовый раствор безвреден для беременной женщины, способен быстро удалить налет, и снять першение в горле. Для страдающих токсикозом возможны проявления в виде тошноты и рвоты, вызванные содовыми составами.

В таком случае следует сократить дозировку соды или отказаться от нее вовсе. Сода ускоряет процесс выздоровления при различных недугах ротоглотки, улучшает самочувствие беременной пациентки, не вызывая прочих побочных реакций.
Йод же, напротив, может оказать влияние на формирование щитовидной железы младенца. Однако, мнение специалистов разделяются, поэтому перед применением средств на основе лекарственного компонента, необходимо получить консультацию у своего лечащего доктора и принимать дальнейшее решение о необходимости полосканий на основе данных веществ.
Как полоскать горло при ангине солью и содой
Существуют десятки видов рецептов для лечения недуга, которыми пользовались еще наши прабабушки.
Вот несколько из них.

- В стакане кипяченой теплой воды разводят соль, соду, взятых по 1 ч. ложке.
- Туда же капают 3 капли йода.
- Все смешивают тщательным образом, добиваясь полного растворения частиц.
- Поласкают больное горло, сплевывают, повторяют 3-4 раза в сутки.
После манипуляции не пьют и не кушают.
Это нужно для того, чтобы оставшиеся на миндалинах капли раствора на основе йода напитали ткани гортани, и запустили процессы регенерации поврежденных при ангине тканей.

- В 200 мл крутого кипятка развести 1 ч. ложку соли и меда.
- Затем ввести взбитый белок и 2 капли йода.
- Дождавшись неполного остывания смеси, можно приступать непосредственно к самой процедуре.
- Стараться не проглатывать состав и задерживать его как можно дольше в горле.
- На ряду с подобными средствами состав применяют 2 раза в день.
При гнойном типе ангины — до 4 раз в сутки. Облегчение наступает уже поле первой процедуры.
Таким образом удастся добиться смягчения и снятия раздражения больного горла.
Можно ли полоскать горло содой и солью детям
Детям разрешено проводить полоскание данным лекарством. Однако, стоит учитывать возраст ребенка.
Малыши до 3-х лет не в состоянии самостоятельно провести процедуру, поэтому им просто необходима помощь родителей.
Ребенка можно научить данной манипуляции, важно предупредить его о том, чтобы он не глотал раствор. Если появились сомнения насчет того, что чадо может не справиться с процедурой, то такой метод лучше исключить из схемы лечения.
Наиболее оптимальным возрастом для юных пациентов является возраст 5-6 лет, в этот период времени можно без опаски проводить солевые и любые другие виды полосканий.

Растворы имеют горький и неприятный вкус. По этой причине чадо может игнорировать процедуру полоскания. В таком случае родители должны проявить фантазию и постараться убедить ребенка в нужности и полезности не столь приятной манипуляции. Не стоит заставлять малыша проводить полоскание больше 3 раз в день.
Меры предосторожности и противопоказания
При несоблюдении рекомендуемых пропорций, вещества могут оказывать ряд негативных действий на организм. Также существуют противопоказания к лечению составом.
Превышение дозировки хлорида и бикарбоната натрия приводит к следующим побочным реакциям:
- Задержки жидкостей в тканях ротоглотки. Превышение количества соли провоцирует отек слизистых.
- Дисбаланс калия и натрия, приводящий к нарушению функции работы миокарда, появлению тахикардии и повышению артериального давления.
- Неправильной работе органов ЖКТ. Появлению диспепсии в виде отрыжки, изжоги и других проявлений.
Среди противопоказаний к использованию лекарственного состава относят следующие состояния:
- Гастрит, явленная болезнь желудка;
- Артериальная гипертензия;
- Нефриты;
- Геморрагические диатезы;
- Не рекомендовано лицам, имеющих повышенную чувствительность к веществам;
- Первый триместр беременности.
Чем еще можно полоскать
Перекись водорода — лекарство номер один в лечении больного горла
Если в домашней аптечке по какой-то причине не оказалось йода, то его можно заменить перекисью водорода, которая также отлично справится со многими недугами ротоглотки.

Для создания состава 1 ч. ложку разводят в половинке стакана теплой воды и выполняют орошение.
Хлоргесидин
Для взрослых рекомендовано средство в неразбавленном виде, а для детей необходимо брать его в пропорции 1:2 вместе с теплой жидкостью.
Препарат удобен в использовании, не вызывает негативных реакций, устраняет неприятные ощущения, справляется с инфекционными и вирусными реагентами. С его помощью можно вылечить фарингит и тонзиллит и улучшить общее самочувствие в целом.

Малышам следует помогать при полоскании. Для этого немного запрокинуть его голову назад, набрав глоток в рот. Затем сплюнуть состав, и повторить орошение. Следить за тем, чтобы чадо случайным образом не проглотил лечебный раствор. Не давать пищу и питье малышу в течение некоторого времени для закрепления результата.
Фурацилин
В процессе лечения фурацилином нередко может развиться раздражение слизистой оболочки рта, появление сыпи, а также развитие аллергии. При данных обстоятельствах стоит прекратить орошение составом и выбрать более щадящие средство.
Для лечебного состава стоит взять 1 таблетку препарата и растолочь ее в 200 мл теплой воды. Выполнять полоскание необходимо 5-6 раз в сутки.

Врачи рекомендуют использование фурацилина после того, как было проведено полоскание содовым раствором и смыто достаточное количество болезнетворных микроорганизмов с миндалин. Срок хранения состава довольно маленький, поэтому важно использовать свежеприготовленный.
Ромашка и календула
Лекарственные травы актуальны в лечении болезненного горла, эффективно справляются с неприятными ощущениями и ускоряют заживление поврежденных тканей.

Две ложки смеси из сухих трав заливаются небольшим количеством горячей воды, настаиваются на протяжении 20 минут, после чего можно приступать непосредственно к самой процедуре.
Приведенные выше методы позволят в кротчайшие сроки облегчить состояние при больном горле, помогут избежать покупку дорогостоящих аптечных средств.
silaznaniya8.ru
Как полоскать горло содой и солью: пропорции, рецепты, советы
В каких случаях необходимо полоскать горло содой и солью? Такое полоскание издавна считается самым простым народным средством для лечения и профилактики простудных заболеваний. У него нет противопоказаний, благодаря чему сфера его применения достаточно широка.
Что дает полоскание горла содой и солью, чем оно так полезно? Раствор из пищевой соды и соли оказывает дезинфицирующее действие на полость рта, миндалины и горло. Кроме того, он очищает полость рта и зубы от остатков пищи, смягчает ткани вокруг очагов поражения, быстро выводит гной, нейтрализует кислотную среду, и в результате снижает болевые ощущения в горле, уменьшает воспаление и связанные с ним отеки.
 При простудных заболеваниях полоскание горла пищевой содой и солью позволяет смягчить боли в горле, облегчает кашель, усиливает отхаркивание, и даже ослабляет насморк.
При простудных заболеваниях полоскание горла пищевой содой и солью позволяет смягчить боли в горле, облегчает кашель, усиливает отхаркивание, и даже ослабляет насморк.
Сколько раз в день можно делать процедуру? Полоскание горла с солью и содой делают 5-6 раз в сутки, за час до еды, или сразу после еды, чтобы после промывания хотя бы 1 час ничего не есть и не пить.
Средство совершенно безвредное, поэтому его можно использовать для полосканий горла даже детям. Ребенку при кашле нужно проводить 3-5 полосканий в сутки, если после полосканий возникает ощущение сухости на слизистой оболочке горла и рта, количество процедур нужно уменьшить.
Единственным противопоказанием является стоматит, при котором во рту появляются язвочки – от соли они начнут сильнее болеть. При стоматите и ангине горло лучше полоскать содовым раствором без соли, или ромашкой.
Можно ли полоскать горло содой и солью при ангине? Ответ однозначный – конечно можно! Ангина очень коварное заболевание, вызванное болезнетворными бактериями, скопившимися на слизистой оболочке горла, в результате их воздействия на горле образуются язвочки, поэтому оно болит.
Полоскание раствором из соли и соды позволяет быстро очистить горла от бактерий, и нагноение проходит уже через три дня. Сколько раз в сутки нужно полоскать горло при ангине? Взрослым нужно делать 4-5 процедур, детям – 2-3 процедуры в день. Одновременно с промыванием горла нужно принимать препараты, выписанные врачом и выполнять все его предписания.
Как раствор воздействует на миндалины?
 Миндалины по своей сути являются фильтром, который собирает и уничтожает болезнетворные бактерии. Если они не справляются со своей задачей, человек начинает часто болеть простудными заболеваниями, бронхитами и воспалением легких.
Миндалины по своей сути являются фильтром, который собирает и уничтожает болезнетворные бактерии. Если они не справляются со своей задачей, человек начинает часто болеть простудными заболеваниями, бронхитами и воспалением легких.
Мало того, вредные бактерии с едой и питьем попадают в желудок, и там начинают свою деятельность. Полоскание с содой и солью позволяет очистить миндалины от бактерий, и улучшить их работу.
Как часто нужно полоскать миндалины?
 Для профилактики простуды достаточно 2-3 процедур в день, для лечения их количество нужно увеличить до 4-5 и даже 6 раз. Делают их утром после сна, в течение дня после приема пищи, и вечером перед сном.
Для профилактики простуды достаточно 2-3 процедур в день, для лечения их количество нужно увеличить до 4-5 и даже 6 раз. Делают их утром после сна, в течение дня после приема пищи, и вечером перед сном.
Иногда больные задают вопрос: можно ли полоскать горло содой при беременности? Ответ простой – конечно, можно, раствор не причиняет организму никакого вреда, ним можно полоскать беременным и кормящим женщинам. Но пить его ни в коем случае нельзя, это может вызвать раздражение слизистой желудка.
Как приготовить раствор из соли и соды?
Рецепт очень простой: 200 мл теплой воды, по 0,5 ч.л. пищевой соды и соли – компоненты перемешивают до растворения соли и раствор готов к применению.
Как полоскать горло содой? Нужно набрать раствор в рот, запрокинуть голову и попытаться произнести гласные звуки. Раствор будет булькать в горле, при этом глотать его нельзя, после 10-15 секунд полоскания его выплевывают, и повторяют процедуру, всего она займет не более 5 минут.
Как правильно полоскать горло ребенку? Необходимо объяснить ему, что пить раствор нельзя, можно только булькать ним в горлышке. Для начала предложить ему сделать полоскание просто чистой теплой водой. После чего дать лечебный раствор. Нельзя использовать для его приготовления горячую или холодную воду, и в том и в другом случае горло пострадает.
Иногда раствор вызывает рвотный рефлекс, в таком случае процедуры нужно прекратить, и найти другое средство для лечения.
Раствор делают на одно полоскание, впрок его не готовят, использовать нужно кипяченую, остывшую до теплого состояния воду. Нельзя слишком часто делать полоскания – слизистая оболочка пересохнет, что принесет новые проблемы. Если это все же произошло, полощите горло настоем или отваром ромашки.
В раствор из соды и соли можно добавить немного йода – это всем известное дезинфицирующее средство, поможет и при простудных заболеваниях. Еще один возможный рецепт – без соли, только с содой и йодом.
Полоскать горло: сода, соль, йод пропорции — 200 мл теплой воды, по 0,5 ч.л. соды и соли, 3 капли йода. Йодный раствор более эффективный, но он сильнее сушит слизистую оболочку, поэтому применять его нужно с большей осторожностью, особенно для лечения детей.
Иногда хорошие результаты дает полоскание горла морской водой, которую можно приобрести в аптеке. Если морской воды нет, раствор для полоскания можно сделать из соды и морской соли, взятой в тех же количествах.
Йод в растворе можно заменить йодированной солью, она эффективнее, чем обычная поваренная соль, ее раствор по составу близок к морской воде.
Все приведенные рецепты и советы являются лишь дополнением к медпрепаратам и лечению, назначенному врачом. Не стоит отказываться от посещения поликлиники и наблюдения специалистов, особенно если речь идет о здоровье ребенка или беременной женщины.
sodagid.ru
Полоскать горло содой и солью – пропорции, правила
 При любых заболеваниях горла назначается полоскание. Эта процедура призвана снять воспаление слизистой, уменьшить отечность и боль, подавить болезнетворные организмы. Если речь идет о легкой простуде или профессиональном ларингите, то полоскание может быть основным способом лечения. При серьезных заболеваниях носоглотки и дыхательных путей оно выступает вспомогательным, но очень важным, средством для борьбы с болезнью.
При любых заболеваниях горла назначается полоскание. Эта процедура призвана снять воспаление слизистой, уменьшить отечность и боль, подавить болезнетворные организмы. Если речь идет о легкой простуде или профессиональном ларингите, то полоскание может быть основным способом лечения. При серьезных заболеваниях носоглотки и дыхательных путей оно выступает вспомогательным, но очень важным, средством для борьбы с болезнью.
Растворов для полоскания существует великое множество: настрои различных трав, цветов, мед и продукты пчеловодства, аптечные препараты, таблетки. Но самым популярным, весьма бюджетным и при этом эффективным средством для полоскания горла считается содо-солевая смесь. Полоскать горло содой и солью можно практически при любых болезнях и в любом возрасте. Важно только соблюдать рекомендации врача и знать некоторые особенности такой процедуры.
Содержание статьи:
Полоскания солью и содой – полезные свойства
Для горла, когда оно першит, саднит и покраснело, безотлагательную помощь окажет полоскание солью и содой. Все составляющие этого раствора оказывает губительное действие на патогенную микрофлору и, одновременно, помогают горлу противостоять инфекции. Соль – прекрасный природный антисептик, который оказывает местное обеззараживающее действие. При ангине с гнойными пробками она хорошо вымывает пораженные лакуны миндалин, а значит, не позволяет бактериям распространяться дальше. Также солевой раствор в состоянии купировать сильную боль. С содой дела обстоят так же хорошо – она убивает бактерии, помогает мокроте легче отходить, снимает отечность мягких тканей горла.
Кроме этого, соляный раствор обладает и такими полезными свойствами:
- интенсивное локальное действие помогает предотвратить распространение инфекции ниже по дыхательным путям, избежать осложнений;
- уменьшается воспаление всей слизистой, улучшается отхождение мокроты, очищаются миндальные лакуны;
- антисептическое действие позволяет буквально сразу снять болезненность и першение в горле, облегчить дыхание и глотание;
- общая дезинфекция полости рта, помощь в решении стоматологических проблем;
- очищение языка и зубов от налета и остатков пищи;
- нейтрализация кислой среды (после употребления еды, при изжоге), которая приводит к разрушению зубной эмали.
При лечении болезней горла важно своевременно обратиться за врачебной помощью и получить грамотное лечение. В комплексе с медикаментами полоскание содо-солевым раствором поможет быстро избавиться от неприятных ощущений и сократить период выздоровления. А главное, лечебные компоненты найдутся у каждого в доме, поэтому процедуру можно начать делать сразу же при первых симптомах воспаления, даже если болезнь застала в ночное время или выходной день.
Способы приготовления раствора
Классическое полоскание для горла – соль и сода. Но приготовить его можно по-разному. В зависимости от степени выраженности симптомов, возраста, переносимости компонентов подбираются пропорции. Часто используются дополнительные ингредиенты. Если полоскать горло с содой и солью, то пропорции будут такими:
- Сода и соль.
Стандартный раствор делается из трех составляющих – теплой кипяченой воды, соли, соды. Пропорции могут варьироваться, но в среднем на стакан воды берется по 0,5 чайной ложки обоих ингредиентов. Лучше брать йодированную или морскую соль – они более очищены и полезны. Если в домашнем хозяйстве нашлась только обычная поваренная – такой вариант тоже сгодится. Смесь нужно тщательно размешать и можно смело полоскать 3-5 раз в день.

- Соль.
Раствор для полоскания горла вполне может быть однокомпонентный – солевой. Сода дает специфический, не очень приятный, привкус, поэтому многим она не подходит. Из этой ситуации существует простой выход – использовать только соль. В таком случае, на стакан воды берется 1 чайная ложка соли. Принцип и частота полосканий аналогичны предыдущему способу.
- Сода.
Сода создает в полости рта особый щелочной баланс, который очень «не нравится» бактериям. Поэтому ее часто применяют в качестве основного элемента при лечении ангины, фарингита, ларингита. Но тут важно не переусердствовать: на 1 стакан воды нужно добавлять не больше 1 ч. ложечки соды. Иначе полоскание горла содой может сильно высушить слизистую оболочку и привести к ухудшению состояния.
- Соль, сода, йод.
Йод обладает отличными заживляющими и регенерирующими свойствами, поэтому его рекомендуется добавлять к содо-солевой смеси. Раствор делается следующим образом: в 250 мл теплой воды ложится 1 чайная ложка соли, 1 чайная ложка соды, 2 капли йода. Полоскать горло таким методом можно при условии отсутствия аллергии на йод и не больше 4 раз в день. Ни в коем случае нельзя допускать глотания, потому что даже небольшое количество йода токсично для организма.
- Сода, соль, яичный белок.
В педиатрической практике зачастую, кроме привычных компонентов, применяют еще и белок яйца. Благодаря своей вязкой структуре он отлично обволакивает слизистую горла. Для приготовления раствора основные компоненты берутся в стандартных соотношениях. От куриного яйца аккуратно отделяется белок и немного взбивается вилкой. Полученная субстанция всыпается в основной раствор. Консистенция такого полоскания немного неприятная, но эффективность доказана.
Не зависимо от способа полоскания, нужно индивидуально подбирать компоненты и их дозировку. Если такой метод лечения раньше не использовался, то лучше о его применении уведомить доктора. Перебор с пропорциями, аллергические реакции только усугубят и без того болезненное состояние, но никак не помогут вылечиться.

Важные правила полоскания содой и солью
Не смотря на то, что раствор соли с содой достаточно простой и доступный, нужно знать, как полоскать. Только соблюдение правил и полезных советов поможет достигнуть эффективности и результативности такого лечения.
- Вода, в которой разводится соль, должна быть кипяченой, слегка теплой или комнатной температуры. Горячая и холодная вода только навредит и раздразнит воспаленное горло.
- Не стоит бесконтрольно бросать соль, соду, а особенно йод. Существуют определенные пропорции и соотношение компонентов, которых нужно придерживаться.
- После процедуры полоскания 20-30 минут нельзя пить, есть, кричать. Горло должно оставаться в состоянии покоя пока на слизистой еще сохраняются остатки лечебного вещества.
- В первые 2-3 дня горло следует полоскать очень часто, с интервалом примерно в 2-2,5 часа. В зависимости от компонентов раствора процедура проводится в среднем от 3 до 6 раз на день. Эффективным будет чередование разных лекарственных средств.
- В случае с ангиной полоскание является обязательным дополнением антибиотикотерапии. При хроническом тонзиллите солевой раствор оказывает обеззараживающее и промывающее действие. Периодическое промывание помогает предотвратить рецидивы.
- Во время проведения процедуры нужно следить за тем, чтобы не проглотить раствор. Ничего страшного от этого, конечно же, не случится, но активные вещества могут раздразнить слизистую желудка. Особенно эта мера предосторожности касается детей.
- Каждый «акт» прополаскивания должен длиться не менее 30 секунд, а вся процедура – не менее 5 минут. В противном случае эффективность и действенность мероприятия ставится под сомнение.
- Изготавливается раствор только на один раз, а потом непосредственно перед следующей процедурой делается новый. Не нужно его намешивать литрами, со временем полезные свойства теряются.
- Полоскания горла содой и солью противопоказаны при гастрите и язве желудка в острой фазе, ожогах слизистой носоглотки, раковых заболеваниях гортани, аллергии на компоненты, эрозийных заболеваниях ротовой полости. Добавление йода не рекомендуется, если есть проблемы со щитовидной железой.
- При сильно выраженном осушающем эффекте или возникновении рвотного рефлекса нужно прекратить данную процедуру. Лучше подобрать что-то более приемлемое для лечения горла в индивидуальном порядке.
Соблюдение этих несложных, но весьма важных, советов поможет вылечить воспаленное горло быстро и эффективно, не принеся при этом вреда организму.
Солевые полоскания – рекомендации беременным и детям
Беременность – не болезнь, а значит, и не является противопоказанием для лечения. Горло женщины в этот период больше других подвержено влиянию вредных микроорганизмов. Иммунитет снижен, организм ослаблен, все полезные вещества забирает плод, а это благодатная почва для вирусов и бактерий.

Беременным стоит относиться с опаской к приему аптечных препаратов, особенно антибиотиков, которые попадают к малышу. А вот полоскания – своеобразная палочка-выручалочка. Они являются исключительно местным средством, поэтому никак не влияют на развитие плода.
Сода абсолютно безвредна для организма беременной женщины. Содовый раствор хорошо и быстро снимает першение, болезненность и налет в горле. Если присутствует сильный токсикоз, то возможно появление тошноты и рвоты на фоне полоскания. В такой ситуации можно попробовать уменьшить количество соды или отказаться от полоскания вовсе. Соль также способна облегчить симптомы болезни и ускорить выздоровление. Ее применение во время беременности показано. Никаких побочных реакций она обычно не вызывает.
Немного сложнее обстоят дела с йодом. Некоторые врачи считают, что он неблагоприятно влияет на формирование щитовидки младенца. Другая часть специалистов опровергает эту теорию. Поэтому о добавлении йода в раствор для полоскания лучше посоветоваться со своим доктором. А во избежание рисков лучше и вовсе его не применять.
Детский возраст не может служить противопоказанием для полоскания горла с содой и солью. Но тут есть свои нюансы. Лет до 3-х проведение такой процедуры не возможно в силу неумения малыша этого делать. Позже, если ребенок умеет правильно полоскать свое горлышко, такая процедура рекомендуется врачами. Главное, научить чадо не глотать раствор. Если есть сомнения, что ребенок справиться, то лучше исключить полоскание горла содой из схемы лечения. Оптимальный возраст, в котором уже можно без опаски проводить солевые и любые другие полоскания – 5-6 лет.
Раствор соды с солью имеет неприятный и немного резкий вкус. Из-за этого ребенок может отказаться от процедуры. Тут на помощь придет фантазия родителей, которые смогут убедить его в нужность и полезности такой не очень приятной манипуляции. В любом случае, не нужно заставлять полоскать горло больше 3 раз в день.
vseogorle.ru
Полоскание горла содой и солью при ангине у взрослых и детей
Заболевания горла — явление малоприятное, но широко распространенное, связанное со снижением иммунитета. Для устранения патологии можно применять медикаментозную терапию. Не менее эффектна и народная терапия. Имея представление о том, как полоскать горло содой при ангине и прочих инфекционных патологиях, удастся справиться с ними быстро и без последствий. Рассмотрим в этой статье все подробности проблемы.
Можно ли полоскать горло содой
Вооружившись сведениями о том, можно ли полоскать горло содой при ангине и как грамотно выполняются подобные мероприятия , удастся привлечь большее количество приемов в борьбе с патологическим процессом и стимулировать скорейшее выздоровление.
Это интересно! Раствор соды и соли способен оказывать терапевтическое воздействие благодаря особым свойствам, которыми может похвастать любой из этих компонентов.
Воздействи е раствора с солью основано на дезинфицирующем эффекте, благодаря чему пораженные ткани быстрее заживают. В этом заключается неоспоримая польза компонента. Патология, сопровождающаяся нагноением, проходит быстрее, отеки становятся меньше.
е раствора с солью основано на дезинфицирующем эффекте, благодаря чему пораженные ткани быстрее заживают. В этом заключается неоспоримая польза компонента. Патология, сопровождающаяся нагноением, проходит быстрее, отеки становятся меньше.
Сода оказывает аналогичное воздействие, но в случаях развития гнойной ангины ее эффект действеннее, так как вещества, присутствующие в составе, способствуют быстрому растворению гнойных пробок и вымыванию их из горла. Это средство считают едва ли не лучшим в практике народной медицины.
Помимо этого содовые частички, остающиеся на слизистых оболочках горла, блокируют развитие патогенных микроорганизмов (в щелочной среде они не способны размножаться).
Чтобы эффект еще увеличить, целебный состав можно сдобрить йодом. Нескольких капель, выдавленных в раствор, будет достаточно. Этот компонент и в незначительных количествах способен воздействовать обезболивающе, что очень важно в условиях подобной патологии. Йод признан сильным антисептиком.
Как приготовить содовый раствор
Приготовить целебный раствор для полоскания можно несколькими методами.
Важно! Правила изготовления действенного снадобья требуют, чтобы были соблюдены пропорции. Иначе организму будет нанесен вред.
Самый простой метод получить лечебную консистенцию предполагает, что в 1 стакан теплой воды добавляют 1 маленькую ложку соды. Требуется в сутки трехразовое выполнение полосканий, и так 3 недели, пока тревожные симптомы совсем не пройдут.
Допускается использование и других распространенных вариантов. В 200 мл. теплой воды (она заранее кипятится) насыпают 1 чайную ложку соды, соли – ½ чайной ложки и 3-4 капли йода. Хорошо перемешанную жидкость применяют утром, в обед и вечером. Прекратить прием следует, когда патологию удастся полностью купировать.
Особенности применения
Полоскание горла содой и солью при ангине сопряжено с определенными рисками, поэтому при использовании ингредиентов следует придерживаться определенных правил:
- не рекомендуется готовить смесь сразу на весь курс лечения. Это объясняется тем, что лечебный раствор при окислении утрачивает свои свойства в течение одного часа. Лекарство должно готовиться перед приемом и с расчетом объема на однократный прием;
- перед проведением лечебных действий необходимо посетить доктора. Определенным лекарствам свойственно вступать в химическую реакцию с содой и солью. Желательно заранее узнать у доктора, разрешается ли полоскать проблемную область конкретному человеку;
- полоскание горла содой при ангине должно выполняться за 30 минут до приема пищи, не позднее. Если планируется проведение лечебных действий после еды, то придется подождать час. Это легко объяснить, ведь вместе с кусочками еды остатки средства проникают в желудок;
- сначала все действия нужно проводить по возможности чаще (интервал в 2-2,5 часа). Особый эффект удастся почувствовать, если чередовать лекарственные средства, препараты;
- если пришлось столкнуться с таким неприятным диагнозом, как ангина, то полоскание выступает в качестве дополнения к основному лечению антибиотиками. Страдающим хроническим тонзиллитом лечебные составы помогают в оказании обеззараживающего и промывающего воздействия. Систематическое промывание — отличная возможность предотвратить рецидивы.
Добиться максимальных улучшений удастся, если проводить процедуру с соблюдением определенных правил. Таким образом можно рассчитывать на то, что раствор будет распределяться по гортани и миндалинам правильно и в полном объеме.
Важно помнить о следующих нюансах:
- Допускается применение раствора средней температуры. Он не должен быть ни горячий, ни холодный. Оптимальный вариант, если жидкость будет комнатной температуры.
- В рот раствора набирается немного, примерно на глоток.
- Как только жидкость набирается в рот, голова запрокидывается назад и примерно 10-20 секунд протяжно произносятся гласные «Ы» или «А». Судить о том, что все сделано правильно можно по бульканию, доносящемуся из гортани.
- Сглатывать раствор нельзя.
Соблюдение этих несложных рекомендаций поможет оперативно и без последствий устранить неприятную патологию.
Рецепты
Растворы, приготовленные из соды, являются превосходными антисептиками. Существует немало рецептов приготовления целебного снадобья. Каждый из них наделен своими особенностями и преимуществами. Их легко сделать дома самостоятельно.
Самый популярный рецепт – чистый содовый раствор и средство с добавлением йода. Но практикуются и прочие составы, действие которых максимально оправдано.
Вариант 1
Содовый раствор с добавлением перекиси водорода.
Чтобы сделать чудо-состав понадобится:
- 1 ч. ложка гидрокарбоната натрия;
- 2-3 капли 3%-ной перекиси водорода;
- теплой воды 200 мл.
Приготовление:
- В два разных стакана помещается вода, разделенная поровну.
- В один стакан насыпается сода и размешивается, пока совсем не растворится. Во второй капается перекись водорода.
- Полоскать гортань нужно по очереди: сначала первым средством, с перекисью, после — содовой консистенцией.
- Подобная процедура повторяется через каждые 2 часа.
Для детей этот способ также приемлем. Но концентрацию компонентов нужно подбирать осторожно — она в 2 раза меньше, чем у взрослого.
Ваиант 2
Состав с солью обладает не меньшим эффектом, чем содовый.
Специфический, не очень приятный привкус соды многими плохо переносится, так как появляются неприятные ощущения. Для таких пациентов предусмотрен альтернативный состав — однокомпонентный солевой.
Приготовление:
- Понадобится 1 чайная ложка соли и стакан воды.
- Соль высыпать в жидкость, хорошо перемешать.
- Этим снадобьем несколько раз в день прополаскивается гортань.
Вариант 3
Раствор с содой, солью и с яичным белком.
В педиатрии широкое распространение получило полоскание содой при ангине с яичным белком. Он очень вязок по своей структуре, поэтому у него превосходно получается обволакивать слизистую оболочку проблемной зоны в гортани.
Ингредиенты:
Компоненты средства берутся в стандартных объемах:
- 1 стакан теплой воды;
- 1 ч. ложка соды;
- 1 куриный белок.
Приготовление:
- Отделенный белок взбивается при помощи вилки.
- Следующим этапом сода, добавленная в воду, перемешивается.
- Белок добавляется к основной смеси.
По консистенции получается мало приятная субстанция, но ее эффективность доказана многолетней практикой.
Важно! Ингредиенты и их дозировка подбираются индивидуально в каждом конкретном случае.
Первое применение подобного метода народной медицины требует консультации с врачом. Если допустимые количества будут выше, могут возникнуть аллергические проявления, которые способны только ухудшить состояние.
Противопоказания
Содовый раствор для полоскания гортани, несмотря на широкий список полезных качеств, для некоторых пациентов противопоказан. При выборе подобного способа терапии важно это учитывать.
- Не рекомендуется содовый состав людям, страдающим язвенной болезнью желудка;
- пациентам с сердечными патологиями;
- женщинам в первый триместр беременности;
- тем, кому пришлось столкнуться с ожогом слизистой носоглотки;
- при онкологических недугах;
- страдающим эрозией в полости рта.
Осторожность должны проявлять те, у кого высок риск развития аллергической реакции на данное средство. Если у человека проблемы с щитовидной железой, то ему не нужно добавлять йод.
Важно! Злоупотреблять применением содового раствора неразумно. Это приведет только к тому, что пересушенная слизистая получит дополнительное раздражение. В подобных ситуациях рекомендуется заменить соду на морскую соль.
Особенности применения у детей
Проводить полоскания гортани у детей, в отличие от взрослых, нужно предельно осторожно.
Важно! Полоскать горло деткам, не перешагнувшим порог 4-х летнего возраста, запрещено.
Подобные ограничения объясняются высоким риском аспирации. Концентрированный раствор может попасть в легкие и спровоцировать развитие отека тканей и обструкцию. Поэтому прежде, чем решиться на такие процедуры у детей, требуется посетить педиатра, который даст необходимые инструкции относительно этого процесса.
Готовится такое средство особенным методом.
- Закипевшая вода остужается до 37-градусной отметки.
- В 200 мл. воды растворяется 0,5 ч. ложки соды и добавляется капелька йода.
Сода признанный высоко аллергенный продукт, поэтому перед применением этого продукта желательно провести несложный тест. Немножко приготовленного состава нанести на область локтя. Если никаких последствий в виде покраснения, зуда, мелких высыпаний не последовало, то состав можно смело использовать по назначению.
Чтобы никакого раздражения в слизистой не появилось, проведение лечебных действий лучше осуществлять трижды в день, не более. И так 3-4 суток.
Маленькие дети часто глотают жидкость, в отличие от взрослых, поэтому рекомендуется использовать состав, заваренный на ромашке. При приготовлении раствора это нужно учитывать. Так удастся избежать вреда желудочно-кишечному тракту.
Раствор «Ромашка» готовится из 1 стакана кипятка, в который добавляется 1 фильтр-пакетик ромашковых цветков. Емкость накрывается крышкой. Как только отвар остынет, пакетик вытаскивается, в жидкость добавляется 0,5 ч. ложки соды. Размешанный состав готов к употреблению.
Эффективность полоскания
Полоскание горла— терапия проверенная и действенная. С ее помощью удается решить несколько задач:
- гной на миндалинах благополучно вымывается. Одновременно с ним из организма выводятся микробы, провоцирующие воспалительный процесс;
- производиться вычищение из миндалин гнойных пробок;
- в горле и на языке происходит образование щелочной среды, которую не могут переносить бактерии, они перестают размножаться;
- болевые ощущения в горле постепенно проходят, больной начинает чувствовать себя лучше.
Полоскание воспаленного горла содой при ангине — уникальная возможность унять боль и ускорить выздоровление. Благодаря антисептическому эффекту этот состав эффективно снимает воспаление. Сочетание полезных полосканий с антибиотиками помогает свести к минимуму риск развития осложнений, которыми так опасна ангина.
acarim.ru

























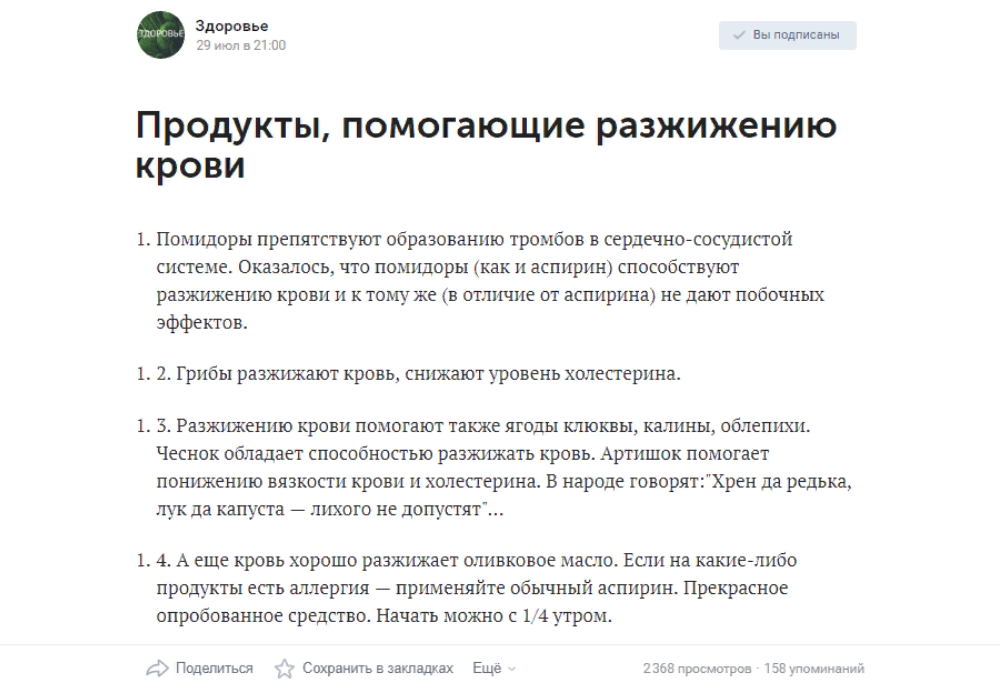
 Еще один плюс чеснока — профилактика атеросклероза. Чем меньше образований внутри сосудов, тем свободнее циркулирует кровь.
Еще один плюс чеснока — профилактика атеросклероза. Чем меньше образований внутри сосудов, тем свободнее циркулирует кровь.


 л. в день).
л. в день). Между порциями настойки (0,5 л) перерыв 10 дней, всего 5 курсов
Между порциями настойки (0,5 л) перерыв 10 дней, всего 5 курсов Полновесные, смоченные при промывке зерна не всплывают, вода сливается с плоского сосуда свободно.
Полновесные, смоченные при промывке зерна не всплывают, вода сливается с плоского сосуда свободно. Выпить в течение дня.
Выпить в течение дня. Пациенты жалуются на нарушение памяти, сна, на некий депрессивный фон», — рассказала вчера на пресс-конференции в «Татмедиа» главный внештатный специалист по медицинской реабилитации минздрава РТ, заведующая кафедрой реабилитологии и спортивной медицины КГМА, научный руководитель центра реабилитации ГАУЗ «Госпиталь для ветеранов войн» Казани Резеда Бодрова.
Пациенты жалуются на нарушение памяти, сна, на некий депрессивный фон», — рассказала вчера на пресс-конференции в «Татмедиа» главный внештатный специалист по медицинской реабилитации минздрава РТ, заведующая кафедрой реабилитологии и спортивной медицины КГМА, научный руководитель центра реабилитации ГАУЗ «Госпиталь для ветеранов войн» Казани Резеда Бодрова. 
 Поэтому принимать антикоагулянты (препараты, нормализующие свертываемость крови, — прим. ред.) необходимо еще в течение от 14 до 40 дней после выписки (в каждом конкретном случае решает врач).
Поэтому принимать антикоагулянты (препараты, нормализующие свертываемость крови, — прим. ред.) необходимо еще в течение от 14 до 40 дней после выписки (в каждом конкретном случае решает врач). А вот принимать препараты железа (особенно тем, кто уже болеет) может быть даже опасно, т. к. железо «активно используется инфекционным агентом для своего роста и размножения».
А вот принимать препараты железа (особенно тем, кто уже болеет) может быть даже опасно, т. к. железо «активно используется инфекционным агентом для своего роста и размножения». Правда, пока это всего 100 мест.
Правда, пока это всего 100 мест. Никакая монотерапия антибиотиками не показана при коронавирусной инфекции, антибактериальные препараты в данном случае не помогут. Просто протянете время, плюс еще можете получить те или иные осложнения уже от самой антибактериальной терапии», — говорит Фейсханова.
Никакая монотерапия антибиотиками не показана при коронавирусной инфекции, антибактериальные препараты в данном случае не помогут. Просто протянете время, плюс еще можете получить те или иные осложнения уже от самой антибактериальной терапии», — говорит Фейсханова. ru
ru
 Кроме того, в зоне риска находятся люди, принимающие антикоагулянты — препараты, разжижающие кровь.Малышева отметила, что некоторые продукты полностью уничтожают действие таких лекарств.К ним относятся петрушка, шпинат и базилик, которые содержат витамин K — он помогает свертыванию крови и способствует заживлению ран. Когда тромбы образуются в сосудах и не растворяются, то это может привести к фатальным последствиям. От этих продуктов следует отказаться людям из группы риска. Петрушка, как пояснила Малышева, является абсолютным чемпионом по содержанию витамина K — в ста граммах содержится 20 суточных доз этого витамина. Киви, который богат витамином E, снижает способность тромбоцитов склеиваться. Больше количество этого витамина содержится и в миндале. Куркума также способствует снижению риска образования тромбов.
Кроме того, в зоне риска находятся люди, принимающие антикоагулянты — препараты, разжижающие кровь.Малышева отметила, что некоторые продукты полностью уничтожают действие таких лекарств.К ним относятся петрушка, шпинат и базилик, которые содержат витамин K — он помогает свертыванию крови и способствует заживлению ран. Когда тромбы образуются в сосудах и не растворяются, то это может привести к фатальным последствиям. От этих продуктов следует отказаться людям из группы риска. Петрушка, как пояснила Малышева, является абсолютным чемпионом по содержанию витамина K — в ста граммах содержится 20 суточных доз этого витамина. Киви, который богат витамином E, снижает способность тромбоцитов склеиваться. Больше количество этого витамина содержится и в миндале. Куркума также способствует снижению риска образования тромбов. xn--p1ai/awards/
xn--p1ai/awards/ Телеведущая и врач Елена Малышева в эфире Первого канала назвала «убийственную для человека» еду, которая может привести к тромбозу.
Телеведущая и врач Елена Малышева в эфире Первого канала назвала «убийственную для человека» еду, которая может привести к тромбозу. Куркума также способствует снижению риска образования тромбов.
Куркума также способствует снижению риска образования тромбов. О том, почему «пищевой фронт» в нынешних условиях стал так важен и злободневен, мы поговорили с известным диетологом, профессором, заместителем главного внештатного диетолога Минздрава России Аллой Погожевой, которая в течение 30 лет разрабатывала лечебное питание как средство вооружить организм против ряда болезней, таких как гипертония, атеросклероз, ишемическая болезнь сердца. Теперь на очереди — ковид.
О том, почему «пищевой фронт» в нынешних условиях стал так важен и злободневен, мы поговорили с известным диетологом, профессором, заместителем главного внештатного диетолога Минздрава России Аллой Погожевой, которая в течение 30 лет разрабатывала лечебное питание как средство вооружить организм против ряда болезней, таких как гипертония, атеросклероз, ишемическая болезнь сердца. Теперь на очереди — ковид.


 Сделать это чрезвычайно трудно, когда еда все время под боком, а набег на холодильник — одно из самых простых и доступных средств от стресса.
Сделать это чрезвычайно трудно, когда еда все время под боком, а набег на холодильник — одно из самых простых и доступных средств от стресса. Далее: за последние пять лет мы стали заметно больше есть мяса, но меньше рыбы и фруктов с ягодами. Правда, потребление овощей при этом все-таки выросло с 96,5 килограмма в год на человека до 104,1 килограмма, а молока и молочных продуктов — с 217 до 231 килограмма.
Далее: за последние пять лет мы стали заметно больше есть мяса, но меньше рыбы и фруктов с ягодами. Правда, потребление овощей при этом все-таки выросло с 96,5 килограмма в год на человека до 104,1 килограмма, а молока и молочных продуктов — с 217 до 231 килограмма. Другая часть этого витамина попадает с пищей — из жирной рыбы и жирных молочных продуктов, которые мы сегодня ограничиваем из-за диет.
Другая часть этого витамина попадает с пищей — из жирной рыбы и жирных молочных продуктов, которые мы сегодня ограничиваем из-за диет.
 В этом случае магний обязательно нужно принимать дополнительно.
В этом случае магний обязательно нужно принимать дополнительно.
 Гинкго также является очень популярной растительной добавкой в США и Европе. Люди принимают его при заболеваниях крови, проблемах с памятью и низком уровне энергии.
Гинкго также является очень популярной растительной добавкой в США и Европе. Люди принимают его при заболеваниях крови, проблемах с памятью и низком уровне энергии. Варфарин, также известный как кумадин ® , представляет собой лекарство, которое помогает замедлить или предотвратить образование тромбов.Когда вы принимаете варфарин, очень важно соблюдать постоянный режим питания. Разумеется, всегда рекомендуется сбалансированная, здоровая диета, но вы можете есть то, что вам обычно нравится, если вы делаете это постоянно.
Варфарин, также известный как кумадин ® , представляет собой лекарство, которое помогает замедлить или предотвратить образование тромбов.Когда вы принимаете варфарин, очень важно соблюдать постоянный режим питания. Разумеется, всегда рекомендуется сбалансированная, здоровая диета, но вы можете есть то, что вам обычно нравится, если вы делаете это постоянно. или сделать его менее эффективным. Всегда очень важно понимать, как разные вещи, например еда, могут повлиять на действие ваших лекарств. Однако, если вы едите эти очень здоровые продукты, богатые витамином К, постоянно — в тех же количествах с течением времени без резких изменений — вы сможете наслаждаться замечательными пищевыми преимуществами, которые они обеспечивают как часть здорового питания.Вам следует поговорить со своим врачом, прежде чем вносить какие-либо изменения в свой рацион. Вы также можете поговорить с дипломированным диетологом, чтобы убедиться, что вы едите здоровую и постоянную пищу. Министерство сельского хозяйства США имеет базу данных о питательных веществах, в которой содержится информация об уровнях витамина К во многих продуктах, которые вы можете выбрать.
или сделать его менее эффективным. Всегда очень важно понимать, как разные вещи, например еда, могут повлиять на действие ваших лекарств. Однако, если вы едите эти очень здоровые продукты, богатые витамином К, постоянно — в тех же количествах с течением времени без резких изменений — вы сможете наслаждаться замечательными пищевыми преимуществами, которые они обеспечивают как часть здорового питания.Вам следует поговорить со своим врачом, прежде чем вносить какие-либо изменения в свой рацион. Вы также можете поговорить с дипломированным диетологом, чтобы убедиться, что вы едите здоровую и постоянную пищу. Министерство сельского хозяйства США имеет базу данных о питательных веществах, в которой содержится информация об уровнях витамина К во многих продуктах, которые вы можете выбрать. Вам следует избегать слишком большого количества алкоголя за один раз и всегда избегать пьянства.
Вам следует избегать слишком большого количества алкоголя за один раз и всегда избегать пьянства. Шепса, доктора медицины
Шепса, доктора медицины Избегайте или употребляйте только небольшое количество этих напитков при приеме варфарина:
Избегайте или употребляйте только небольшое количество этих напитков при приеме варфарина: Гинкго также является очень популярной растительной добавкой в США и Европе. Люди принимают его при заболеваниях крови, проблемах с памятью и низком уровне энергии.
Гинкго также является очень популярной растительной добавкой в США и Европе. Люди принимают его при заболеваниях крови, проблемах с памятью и низком уровне энергии. rivierabchurgentcare.com/telecare24 или 31 W. 20th Street, Riviera Beach ФЛ 33404.
rivierabchurgentcare.com/telecare24 или 31 W. 20th Street, Riviera Beach ФЛ 33404. 
 Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика Сообщите врачу, как часто вы едите продукты с высоким содержанием витамина К и сколько из них едите. Знание витамина К — ключ к его использованию в своем рационе.
Сообщите врачу, как часто вы едите продукты с высоким содержанием витамина К и сколько из них едите. Знание витамина К — ключ к его использованию в своем рационе.























 Для чего нужен белок в крови?
Для чего нужен белок в крови?
 Отдельного внимания заслуживает белковая норма у женщин в период беременности. В период, когда формируется плод, многие вещества из организма матери идут на развитие будущего ребёнка, и их показатель в крови значительно снижается. Так, для беременной белок сыворотки крови будет считаться в норме, даже если его показатель на 30% меньше нижнего предела. Однако относится это только к тем случаям, когда такие, заниженные нормы белка в крови у беременных женщин не вызывают неприятных симптомов, при наличии которых требуется употреблять протеин для стабилизации состояния. Для женского организма белковая недостаточность (гипопротеинемия) при её плохой переносимости может стать большим испытанием.
Отдельного внимания заслуживает белковая норма у женщин в период беременности. В период, когда формируется плод, многие вещества из организма матери идут на развитие будущего ребёнка, и их показатель в крови значительно снижается. Так, для беременной белок сыворотки крови будет считаться в норме, даже если его показатель на 30% меньше нижнего предела. Однако относится это только к тем случаям, когда такие, заниженные нормы белка в крови у беременных женщин не вызывают неприятных симптомов, при наличии которых требуется употреблять протеин для стабилизации состояния. Для женского организма белковая недостаточность (гипопротеинемия) при её плохой переносимости может стать большим испытанием. Для того чтобы норма белка, содержащегося в крови, была выявлена правильно, к взятию анализа следует подготовиться. Если этого не сделать, нормальные показатели крови будут искажены.
Для того чтобы норма белка, содержащегося в крови, была выявлена правильно, к взятию анализа следует подготовиться. Если этого не сделать, нормальные показатели крови будут искажены. Загрузка…
Загрузка… Под понятием «общий белок» подразумевают общую концентрацию альбумина и глобулина в сыворотке крови.
Под понятием «общий белок» подразумевают общую концентрацию альбумина и глобулина в сыворотке крови.




 Именно вторая форма и грозна своими осложнениями, которые развиваются достаточно часто, формируя «сердце» и вершину пирамиды в переносном смысле. Самое грозное, самое тяжелое осложнение, безусловно, рак в виде аденокарциномы, абсолютно ассоциированной с ГЭРБ.
Именно вторая форма и грозна своими осложнениями, которые развиваются достаточно часто, формируя «сердце» и вершину пирамиды в переносном смысле. Самое грозное, самое тяжелое осложнение, безусловно, рак в виде аденокарциномы, абсолютно ассоциированной с ГЭРБ.

 Никто не обращает на это серьезного достойного внимания – в том числе и сами пациенты. Это не может не вызвать удивления. Об этом нельзя не говорить. Безусловно, со временем изжога может стихать при развитии стриктуры. Доминируют другие жалобы – такие как дисфагия.
Никто не обращает на это серьезного достойного внимания – в том числе и сами пациенты. Это не может не вызвать удивления. Об этом нельзя не говорить. Безусловно, со временем изжога может стихать при развитии стриктуры. Доминируют другие жалобы – такие как дисфагия.
 Именно эти пациенты чаще принимают НПВС.
Именно эти пациенты чаще принимают НПВС.
 Оно остается показательным и до сих пор. Мы видим, какие стриктуры можно диагностировать у пациентов с жалобами на дисфагию. Если проходимость в чрезвычайной степени нарушена, приоритет при рентгенологическом обследовании может быть в пользу водорастворимого контраста.
Оно остается показательным и до сих пор. Мы видим, какие стриктуры можно диагностировать у пациентов с жалобами на дисфагию. Если проходимость в чрезвычайной степени нарушена, приоритет при рентгенологическом обследовании может быть в пользу водорастворимого контраста.
 Реже комбинированные.
Реже комбинированные.
 При гистологическом исследовании может быть выявлена выраженная эозинофильная инфильтрация.
При гистологическом исследовании может быть выявлена выраженная эозинофильная инфильтрация.
 Так выглядят множественные циркулярные сужения или солитарные стриктуры, как показано на верхних картинках. Но (это нужно помнить) при данном заболевании выявляются нередко (относительно реже, чем при ГЭРБ) отеки с гиперемией, что может нас дезориентировать в плане установления диагноза.
Так выглядят множественные циркулярные сужения или солитарные стриктуры, как показано на верхних картинках. Но (это нужно помнить) при данном заболевании выявляются нередко (относительно реже, чем при ГЭРБ) отеки с гиперемией, что может нас дезориентировать в плане установления диагноза.
 Наличие симптомов, наличие гистологических признаков эозинофильного эзофагита, исключение других заболеваний, в первую очередь. Подход должен быть в любом случае комплексным.
Наличие симптомов, наличие гистологических признаков эозинофильного эзофагита, исключение других заболеваний, в первую очередь. Подход должен быть в любом случае комплексным.
 Данные мероприятия дают достаточно хороший клинический эффект. Чаще всего их успех закрепляется последующим назначением современных ингибиторов протонной помпы.
Данные мероприятия дают достаточно хороший клинический эффект. Чаще всего их успех закрепляется последующим назначением современных ингибиторов протонной помпы.
 Выбор препарата может быть значимым с учетом межлекарственного взаимодействия.
Выбор препарата может быть значимым с учетом межлекарственного взаимодействия.
 Было показано, что даже если мы применяем современные ИПП (нексиум в дозе 40 мг в сутки в течение 8-ми недель), только у чуть более 80% пациентов отмечается нормализация межклеточных пространств, свидетельствуя о наступлении некой ремиссии рефлюксной болезни.
Было показано, что даже если мы применяем современные ИПП (нексиум в дозе 40 мг в сутки в течение 8-ми недель), только у чуть более 80% пациентов отмечается нормализация межклеточных пространств, свидетельствуя о наступлении некой ремиссии рефлюксной болезни.
 В случае постоянной поддерживающей антисекреторной терапии стриктуры крайне редко рецидивируют.
В случае постоянной поддерживающей антисекреторной терапии стриктуры крайне редко рецидивируют.
 ИПП и препаратом выбора являются более эффективные, более современные стереоизомеры, которые есть на нашем рынке. В качестве дополнительного лечения могут быть назначены современные прокинетики. С симптоматической целью – антациды и альгинаты.
ИПП и препаратом выбора являются более эффективные, более современные стереоизомеры, которые есть на нашем рынке. В качестве дополнительного лечения могут быть назначены современные прокинетики. С симптоматической целью – антациды и альгинаты.




 После их приема основные вещества начинают воздействовать на организм по истечению 15 минут. Терапия эзофагита антацидами направлена на уменьшение количества соляной кислоты, из-за которой человек испытывает жжение и болевые ощущения в грудной клетке.
После их приема основные вещества начинают воздействовать на организм по истечению 15 минут. Терапия эзофагита антацидами направлена на уменьшение количества соляной кислоты, из-за которой человек испытывает жжение и болевые ощущения в грудной клетке.





 Часто наблюдается у алкоголиков — в данном случае повреждающим фактором является этиловый спирт.
Часто наблюдается у алкоголиков — в данном случае повреждающим фактором является этиловый спирт. Болезнь может развиться при недостаточно вылеченном остром эзофагите либо как первично-хронический процесс. Хронический эзофагит может развиться при длительном приеме чрезмерно грубой или острой пищи, крепких алкогольных напитков.
Болезнь может развиться при недостаточно вылеченном остром эзофагите либо как первично-хронический процесс. Хронический эзофагит может развиться при длительном приеме чрезмерно грубой или острой пищи, крепких алкогольных напитков. Икота обычно начинается после отрыжки и продолжается длительное время.
Икота обычно начинается после отрыжки и продолжается длительное время.


 Подход к лечению заболеваний желудочно-кишечного тракта предполагает комплексный систематический подход. Санаторий «Горный» считается одним из лучших санаториев, предлагающих и реализующих эффективные программы по лечению заболеваний ЖКТ. Грамотный индивидуальный подход к каждому клиенту позволяет достичь максимально высоких и продолжительных результатов.
Подход к лечению заболеваний желудочно-кишечного тракта предполагает комплексный систематический подход. Санаторий «Горный» считается одним из лучших санаториев, предлагающих и реализующих эффективные программы по лечению заболеваний ЖКТ. Грамотный индивидуальный подход к каждому клиенту позволяет достичь максимально высоких и продолжительных результатов.

 Больным рекомендуют дробное питание, исключение тригеров изжоги (алкоголь, шоколад, никотин, жирная пища). Многим пациентам назначают пожизненный прием препаратов, которые блокируют выработку желудочной кислоты (ингибиторы протонной помпы).
Больным рекомендуют дробное питание, исключение тригеров изжоги (алкоголь, шоколад, никотин, жирная пища). Многим пациентам назначают пожизненный прием препаратов, которые блокируют выработку желудочной кислоты (ингибиторы протонной помпы). С помощью лапараскопа также возможен забор образцов тканей для проведения биопсии.
С помощью лапараскопа также возможен забор образцов тканей для проведения биопсии. Нередко для лечения патологии достаточно изменить рацион питания, но если у пациента запущенный эзофагит, лечение заключается в использовании медикаментов или в хирургическом вмешательстве.
Нередко для лечения патологии достаточно изменить рацион питания, но если у пациента запущенный эзофагит, лечение заключается в использовании медикаментов или в хирургическом вмешательстве.
 Гиперемия без эрозивных изменений в дистальных отделах;
Гиперемия без эрозивных изменений в дистальных отделах;
 Возникает при употреблении острых и горячих блюд, крепких спиртных напитков.
Возникает при употреблении острых и горячих блюд, крепких спиртных напитков.


 Детей младшего возраста нередко беспокоит тошнота и рвота, старшего – изжога и отрыжка. После пробуждения на подушке ребенка можно обнаружить мокрое бесцветное или желтоватое пятно, обусловленное регургитацией. Если не лечить заболевание в детском возрасте, то оно грозит кровотечениями, образованием рубцов и стеноза пищевода, развитием аспирационной пневмонии и анемии.
Детей младшего возраста нередко беспокоит тошнота и рвота, старшего – изжога и отрыжка. После пробуждения на подушке ребенка можно обнаружить мокрое бесцветное или желтоватое пятно, обусловленное регургитацией. Если не лечить заболевание в детском возрасте, то оно грозит кровотечениями, образованием рубцов и стеноза пищевода, развитием аспирационной пневмонии и анемии.

 Нельзя напрягать мышцы живота, поэтому исключен подъем тяжестей.
Нельзя напрягать мышцы живота, поэтому исключен подъем тяжестей.
 При появлении признаков или симптомов обратитесь к врачу:
При появлении признаков или симптомов обратитесь к врачу: В некоторых случаях причиной эзофагита может быть несколько факторов.
В некоторых случаях причиной эзофагита может быть несколько факторов.
 К лекарствам, связанным с эзофагитом, относятся:
К лекарствам, связанным с эзофагитом, относятся: Такие инфекции часто связаны с плохой функцией иммунной системы, диабетом, раком или применением стероидных или антибиотических препаратов.
Такие инфекции часто связаны с плохой функцией иммунной системы, диабетом, раком или применением стероидных или антибиотических препаратов. Эти факторы включают:
Эти факторы включают:
 B
B F
F я
я п
п Т
Т Хорсли-Сильва, доктор медицины
Хорсли-Сильва, доктор медицины Д.
Д. У вас может быть доступ к экспериментальным методам лечения эозинофильного эзофагита, недоступным где-либо еще, например к цитопонжам для контроля результатов лечения. Исследователи также изучают способы улучшения диагностики и лечения пищевода Барретта, включая минимально инвазивные методы лечения.
У вас может быть доступ к экспериментальным методам лечения эозинофильного эзофагита, недоступным где-либо еще, например к цитопонжам для контроля результатов лечения. Исследователи также изучают способы улучшения диагностики и лечения пищевода Барретта, включая минимально инвазивные методы лечения.

 Доктор медицины
Доктор медицины M.D.
M.D. M.D.
M.D. M.D.
M.D. M.D.
M.D.
 D.
D. Исследователи из клиники Мэйо одними из первых в США признали эозинофильный эзофагит новым заболеванием.
Исследователи из клиники Мэйо одними из первых в США признали эозинофильный эзофагит новым заболеванием.
 Приоритет всех посещений определяется медицинской потребностью.
Приоритет всех посещений определяется медицинской потребностью. Это обратный поток пищеварительной кислоты из желудка, приводящий к химическому ожогу пищевода.
Это обратный поток пищеварительной кислоты из желудка, приводящий к химическому ожогу пищевода.



 Хотя могут быть рекомендованы лекарства, блокирующие выработку кислоты, другие лекарства могут быть назначены в случаях эзофагита, вызванного инфекцией.
Хотя могут быть рекомендованы лекарства, блокирующие выработку кислоты, другие лекарства могут быть назначены в случаях эзофагита, вызванного инфекцией.

 Химическая травма может возникнуть, если ребенок выпьет чистящие растворы или если взрослый проглотит едкие вещества во время попытки самоубийства.
Химическая травма может возникнуть, если ребенок выпьет чистящие растворы или если взрослый проглотит едкие вещества во время попытки самоубийства.

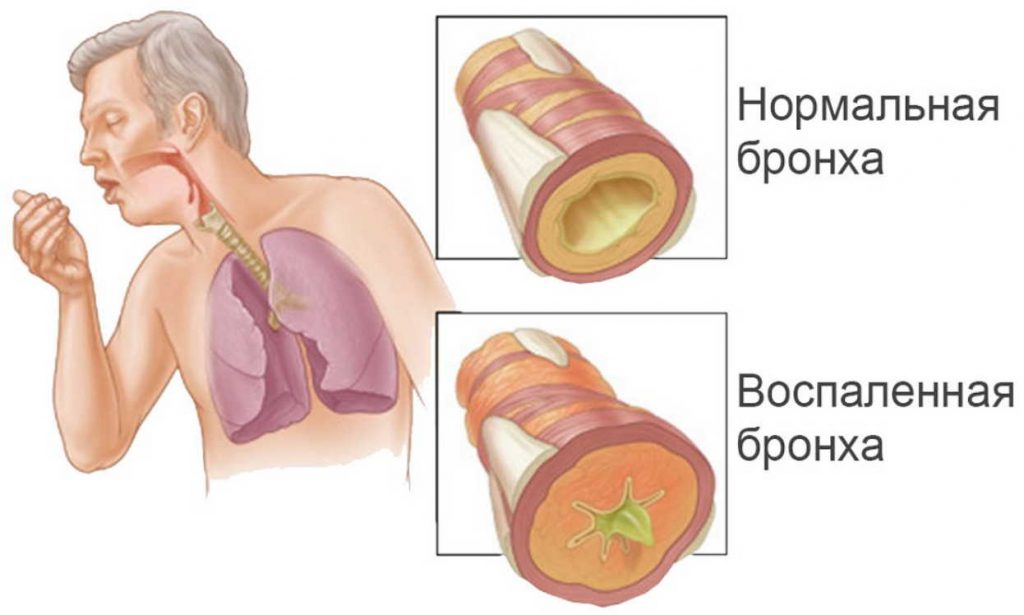






















 2 мая, 16:33Распространение нового коронавирусаНазваны эффективные упражнения для сохранения формы в самоизоляции
2 мая, 16:33Распространение нового коронавирусаНазваны эффективные упражнения для сохранения формы в самоизоляции 24 марта, 08:00ЗОЖЧто будет с вашей спиной и талией, если регулярно делать планку
24 марта, 08:00ЗОЖЧто будет с вашей спиной и талией, если регулярно делать планку Заболевания опорно-двигательного аппарата:
Заболевания опорно-двигательного аппарата:
 Не связана с физической нагрузкой и проходит самостоятельно, либо при смене положения тела, при приеме противовоспалительных препаратов (найз, диклофенак, ибупрофен).
Не связана с физической нагрузкой и проходит самостоятельно, либо при смене положения тела, при приеме противовоспалительных препаратов (найз, диклофенак, ибупрофен).
 Поскольку боль в груди может указывать на серьезную проблему, важно как можно скорее обратиться за медицинской помощью.
Поскольку боль в груди может указывать на серьезную проблему, важно как можно скорее обратиться за медицинской помощью. Это опасное для жизни состояние. Внутренние слои этого кровеносного сосуда разделяются, между слоями стенок аорты затекает кровь. Это может привести к разрыву аорты – быстрой и сильной кровопотере.
Это опасное для жизни состояние. Внутренние слои этого кровеносного сосуда разделяются, между слоями стенок аорты затекает кровь. Это может привести к разрыву аорты – быстрой и сильной кровопотере.
 Возникает она из-за сдавливания, раздражения или воспаления нерва при проблемах с позвоночником.
Возникает она из-за сдавливания, раздражения или воспаления нерва при проблемах с позвоночником. Сжатое легкое возникает, когда воздух просачивается в пространство между легким и ребрами.
Сжатое легкое возникает, когда воздух просачивается в пространство между легким и ребрами. Но это то, что врачи отделения неотложной помощи будут проверять в первую очередь, потому что это потенциально самая непосредственная угроза вашей жизни. Они также могут проверить наличие опасных для жизни заболеваний легких – таких как коллапс легкого или сгусток в легочной артерии (ТЭЛА).
Но это то, что врачи отделения неотложной помощи будут проверять в первую очередь, потому что это потенциально самая непосредственная угроза вашей жизни. Они также могут проверить наличие опасных для жизни заболеваний легких – таких как коллапс легкого или сгусток в легочной артерии (ТЭЛА). Это исследования, позволят оценить состояние органов грудной клетки, выявить травмы, новообразования, признаки внутреннего кровотечения и другие патологические изменения.
Это исследования, позволят оценить состояние органов грудной клетки, выявить травмы, новообразования, признаки внутреннего кровотечения и другие патологические изменения.
 Это вызывает жгучую и давящую боль, которая в медицине называется стенокардия. Стенокардия – это обратимое нарушение кровообращения сердца, не сопровождается отмиранием миокарда. Но это первый сигнал того, что в будущем возможен сердечный приступ.
Это вызывает жгучую и давящую боль, которая в медицине называется стенокардия. Стенокардия – это обратимое нарушение кровообращения сердца, не сопровождается отмиранием миокарда. Но это первый сигнал того, что в будущем возможен сердечный приступ. Первый признак инфаркта – жгучая, давящая или сжимающая боль в груди, которая распространяется на левую лопатку, плечо, руку и спину. В отличие от стенокардии, торакалгия при инфаркте миокарда длится дольше 15 минут и не устраняются нитроглицерином. Если вы обнаружили эти симптомы, вызовите скорую помощь.
Первый признак инфаркта – жгучая, давящая или сжимающая боль в груди, которая распространяется на левую лопатку, плечо, руку и спину. В отличие от стенокардии, торакалгия при инфаркте миокарда длится дольше 15 минут и не устраняются нитроглицерином. Если вы обнаружили эти симптомы, вызовите скорую помощь.
 Расслоение вызывает сильную и острую торакалгию, которая переходит на спину, живот и в шею.
Расслоение вызывает сильную и острую торакалгию, которая переходит на спину, живот и в шею. Состояние сопровождается жаром и дезориентацией. Вероятность тромбоэмболии легочной артерии возрастает у пациентов, которые:
Состояние сопровождается жаром и дезориентацией. Вероятность тромбоэмболии легочной артерии возрастает у пациентов, которые:
 Это приводит к грудным болям.
Это приводит к грудным болям.
 Болезнь вызывает острую торакалгию, которая идет вдоль пораженного нерва. Появление сыпи через несколько дней после возникновения болей подтверждает диагноз Опоясывающий лишай: отвечаем на частые вопросы о заболевании опоясывающего лишая.
Болезнь вызывает острую торакалгию, которая идет вдоль пораженного нерва. Появление сыпи через несколько дней после возникновения болей подтверждает диагноз Опоясывающий лишай: отвечаем на частые вопросы о заболевании опоясывающего лишая.
 Однако иногда нелады с пищеварением бывают спровоцированы тем, что пищеварительная система получает меньше крови, чем обычно. А ухудшившийся кровоток — признак плохой работы сердца.
Однако иногда нелады с пищеварением бывают спровоцированы тем, что пищеварительная система получает меньше крови, чем обычно. А ухудшившийся кровоток — признак плохой работы сердца.
 Они говорят о том, что сердце не справляется с перекачиванием крови к мозгу. Это может быть симптомом приближающегося инсульта.
Они говорят о том, что сердце не справляется с перекачиванием крови к мозгу. Это может быть симптомом приближающегося инсульта. Особенно страдают от этого ноги. Жидкость скапливается под кожей, появляются отёки.
Особенно страдают от этого ноги. Жидкость скапливается под кожей, появляются отёки. Чтобы компенсировать эту потерю, мозг даёт лёгким команду побыстрее дышать.
Чтобы компенсировать эту потерю, мозг даёт лёгким команду побыстрее дышать. В итоге перегруженная сердечно-сосудистая система в любой момент может дать сбой.
В итоге перегруженная сердечно-сосудистая система в любой момент может дать сбой. Человек не может точно указать, где болит, и прикладывает руки ко всей груди. Боль отдает в область между лопатками, в левую руку, челюсть, шею. Обычно появляется при эмоциональном перенапряжении, физических нагрузках, при выходе на холод из теплого помещения, во время еды, в ночное время. Когда болит сердце, дискомфорт длится от нескольких секунд до двадцати минут. Обычно больной застывает на месте, у него появляется одышка, ощущение нехватки воздуха, чувство страха смерти. Значительное облегчение или полное купирование приступа происходит сразу после приема нитроглицерина. Боли в сердце не зависят от положения тела, вдоха или выдоха.
Человек не может точно указать, где болит, и прикладывает руки ко всей груди. Боль отдает в область между лопатками, в левую руку, челюсть, шею. Обычно появляется при эмоциональном перенапряжении, физических нагрузках, при выходе на холод из теплого помещения, во время еды, в ночное время. Когда болит сердце, дискомфорт длится от нескольких секунд до двадцати минут. Обычно больной застывает на месте, у него появляется одышка, ощущение нехватки воздуха, чувство страха смерти. Значительное облегчение или полное купирование приступа происходит сразу после приема нитроглицерина. Боли в сердце не зависят от положения тела, вдоха или выдоха. Они не снимается привычными для сердечника лекарствами.
Они не снимается привычными для сердечника лекарствами. Она не отдает в другие части тела и не проходит после нитроглицерина.
Она не отдает в другие части тела и не проходит после нитроглицерина. Невралгия локализуется точечно слева или справа между ребрами, боль может отдавать прямо в сердце, поясницу, спину или позвоночник. Обычно пациент может точно указать место боли.
Невралгия локализуется точечно слева или справа между ребрами, боль может отдавать прямо в сердце, поясницу, спину или позвоночник. Обычно пациент может точно указать место боли.
 В этом случае помогают успокоительные лекарства и снотворное. Аналогичная картина может наблюдаться при климаксе.
В этом случае помогают успокоительные лекарства и снотворное. Аналогичная картина может наблюдаться при климаксе.

 Часто они говорят, что сердце «булькает», «переворачивается», «трепещет», «замирает», «трясётся, как холодец «, «бьётся, как птичка в клетке», «колотится» и многие другие. Помните слова из песни группы «Сплин»? «Моё сердце остановилось, моё сердце замерло…». Саша Васильев пел об аритмии.
Часто они говорят, что сердце «булькает», «переворачивается», «трепещет», «замирает», «трясётся, как холодец «, «бьётся, как птичка в клетке», «колотится» и многие другие. Помните слова из песни группы «Сплин»? «Моё сердце остановилось, моё сердце замерло…». Саша Васильев пел об аритмии. Кроме того, аритмии могут быть с учащением (более 90 в минуту) или урежением (менее 60 в минуту) сердечного ритма.
Кроме того, аритмии могут быть с учащением (более 90 в минуту) или урежением (менее 60 в минуту) сердечного ритма. Функциональные аритмии чаще встречаются у молодых пациентов и проявляются, как правило, синусовой тахикардией или синусовой (дыхательной) аритмией.
Функциональные аритмии чаще встречаются у молодых пациентов и проявляются, как правило, синусовой тахикардией или синусовой (дыхательной) аритмией.
 В каждом конкретном случае подход очень индивидуальный. Задача пациента – вовремя обратиться на консультацию к кардиологу.
В каждом конкретном случае подход очень индивидуальный. Задача пациента – вовремя обратиться на консультацию к кардиологу. Лечить эту заразу придется у инфекциониста.
Лечить эту заразу придется у инфекциониста.
 Если вдруг, подняв тяжести, вы испытали нечто подобное, поспешите к кардиологу, ведь это состояние в любой миг может привести к инфаркту миокарда.
Если вдруг, подняв тяжести, вы испытали нечто подобное, поспешите к кардиологу, ведь это состояние в любой миг может привести к инфаркту миокарда. Нитроглицерин спазм не снимает. В таком случае избавиться от страданий помогают обезболивающие лекарства, массаж, физические упражнения — их наверняка посоветует врач-невролог.
Нитроглицерин спазм не снимает. В таком случае избавиться от страданий помогают обезболивающие лекарства, массаж, физические упражнения — их наверняка посоветует врач-невролог.
 Им не следует пытаться доехать до больницы.
Им не следует пытаться доехать до больницы.



 Им не следует пытаться доехать до больницы.
Им не следует пытаться доехать до больницы.



 Чепмен включил главу о диагностике боли в груди в свою книгу «Сильный и устойчивый пульс: кардиологические истории», публикация которой запланирована на 2021 год.
Чепмен включил главу о диагностике боли в груди в свою книгу «Сильный и устойчивый пульс: кардиологические истории», публикация которой запланирована на 2021 год. Ошеломляющие 80 процентов пациентов, которые жалуются на боль в груди во время посещения первичной медико-санитарной помощи, просто испытывают NCCP.
Ошеломляющие 80 процентов пациентов, которые жалуются на боль в груди во время посещения первичной медико-санитарной помощи, просто испытывают NCCP. Раздражающее давление, которое может сигнализировать о начале сердечного приступа, может перейти в колющие боли. Излучающая боль, тошнота и одышка могут медленно нарастать до экстремальных уровней.
Раздражающее давление, которое может сигнализировать о начале сердечного приступа, может перейти в колющие боли. Излучающая боль, тошнота и одышка могут медленно нарастать до экстремальных уровней. Изжогу на самом деле следует называть «ожогом пищевода», потому что она возникает, когда желудочная кислота попадает в трубку, соединяющую горло с желудком, вызывая ощущение жжения, давления и стеснения в груди рядом с сердцем.Ваш врач может определить, нужно ли вам лечение, например, лекарства от кислотного рефлюкса или связанных с ним состояний.
Изжогу на самом деле следует называть «ожогом пищевода», потому что она возникает, когда желудочная кислота попадает в трубку, соединяющую горло с желудком, вызывая ощущение жжения, давления и стеснения в груди рядом с сердцем.Ваш врач может определить, нужно ли вам лечение, например, лекарства от кислотного рефлюкса или связанных с ним состояний.
 Лучше перестраховаться, чем сожалеть.
Лучше перестраховаться, чем сожалеть.

 Распространенным признаком является шум трения перикарда, звук трения перикарда о внешний слой сердца. Ваш врач послушает это, поместив стетоскоп вам на грудь.
Распространенным признаком является шум трения перикарда, звук трения перикарда о внешний слой сердца. Ваш врач послушает это, поместив стетоскоп вам на грудь.


 Существует несколько различных проблем с пищеводом, которые могут вызывать несердечную боль в груди.
Существует несколько различных проблем с пищеводом, которые могут вызывать несердечную боль в груди. Люди с нормальным пищеводом ничего не почувствуют из-за изменения давления или присутствия кислоты.Причина, по которой у некоторых людей наблюдается повышенная чувствительность (гиперчувствительность) к давлению или кислоте, неизвестна.
Люди с нормальным пищеводом ничего не почувствуют из-за изменения давления или присутствия кислоты.Причина, по которой у некоторых людей наблюдается повышенная чувствительность (гиперчувствительность) к давлению или кислоте, неизвестна.
 Врач выполнит те же действия, чтобы убедиться, что боль не связана с сердцем, а затем направит пациента к гастроэнтерологу.
Врач выполнит те же действия, чтобы убедиться, что боль не связана с сердцем, а затем направит пациента к гастроэнтерологу. Трициклические антидепрессанты (ТЦА), используемые в низких дозах, являются наиболее часто используемыми лекарствами. Если у пациента наблюдаются побочные эффекты ТЦА, можно использовать низкие дозы других типов антидепрессивных лекарств.
Трициклические антидепрессанты (ТЦА), используемые в низких дозах, являются наиболее часто используемыми лекарствами. Если у пациента наблюдаются побочные эффекты ТЦА, можно использовать низкие дозы других типов антидепрессивных лекарств. Люди, которые следуют инструкциям своего врача по лечению ГЭРБ, обычно больше не имеют проблем с несердечной болью в груди.
Люди, которые следуют инструкциям своего врача по лечению ГЭРБ, обычно больше не имеют проблем с несердечной болью в груди. Эти пять симптомов перечислены ниже. Вы также можете загрузить предупреждающие знаки сердечного приступа, чтобы поделиться ими с семьей и друзьями.
Эти пять симптомов перечислены ниже. Вы также можете загрузить предупреждающие знаки сердечного приступа, чтобы поделиться ими с семьей и друзьями. В некоторых случаях вы можете чувствовать дискомфорт в груди наряду с одышкой. В других случаях проблемы с дыханием могут предшествовать боли в груди или сжатию груди.
В некоторых случаях вы можете чувствовать дискомфорт в груди наряду с одышкой. В других случаях проблемы с дыханием могут предшествовать боли в груди или сжатию груди.




















 И желательно — ручное! А не с помощью хлебопечки или тестомеса. Вспомните, как наши бабушки и прабабушки его месили. Вот оно и получалось всегда невероятно вкусным! Потому что тесто любит человеческие руки… тепло рук. И ещё — любовь! Да, готовить лучше в хорошем настроении. Проверено — в этом случае любая пища получается вкуснее!
И желательно — ручное! А не с помощью хлебопечки или тестомеса. Вспомните, как наши бабушки и прабабушки его месили. Вот оно и получалось всегда невероятно вкусным! Потому что тесто любит человеческие руки… тепло рук. И ещё — любовь! Да, готовить лучше в хорошем настроении. Проверено — в этом случае любая пища получается вкуснее!
 Если с ней что-нибудь намудрю, то мне кажется, что постное тесто к ней подходит больше. Если всё в пределах классики или минимализма, то тесто замешиваю с яйцом.
Если с ней что-нибудь намудрю, то мне кажется, что постное тесто к ней подходит больше. Если всё в пределах классики или минимализма, то тесто замешиваю с яйцом.
 Мука пшеничная
4 стакана
Вода
250 мл.
Соль
1 ч.л.
Мука пшеничная
4 стакана
Вода
250 мл.
Соль
1 ч.л.
 Старайтесь не пересыпать, так как тесто может получится очень густым, а пельмени, в свою очередь, жесткими.
Старайтесь не пересыпать, так как тесто может получится очень густым, а пельмени, в свою очередь, жесткими. Остальную часть хорошо просеиваем с помощью сита или специального стакана, после чего добавляем к предыдущему ингредиенту – кефиру. Все хорошо перемешиваем с помощью столовой ложки, пока масса не станет однородной. Как только станет тяжело мешать – приступаем к вымешиванию руками.
Остальную часть хорошо просеиваем с помощью сита или специального стакана, после чего добавляем к предыдущему ингредиенту – кефиру. Все хорошо перемешиваем с помощью столовой ложки, пока масса не станет однородной. Как только станет тяжело мешать – приступаем к вымешиванию руками.
 Продолжаем замес теста руками на твердой поверхности около 12-17 минут. Если масса перестает липнуть к рукам и столу – она готова.
Продолжаем замес теста руками на твердой поверхности около 12-17 минут. Если масса перестает липнуть к рукам и столу – она готова.



 По традиции, 1 января у хозяек существует неписаное правило варить пельмени, сделанные своими руками и приглашать домочадцев к столу, угощать гостей после праздничной ночи горячим домашним блюдом с бульоном, как суп, либо подавать, как второе блюдо с маслом.
По традиции, 1 января у хозяек существует неписаное правило варить пельмени, сделанные своими руками и приглашать домочадцев к столу, угощать гостей после праздничной ночи горячим домашним блюдом с бульоном, как суп, либо подавать, как второе блюдо с маслом.


 Солить надо скорее много, так как тесто для пельменей не соленое и чтобы вкус был сбалансированным начинку можно немного пересолить. По количеству: начинки должно быть столько же сколько и теста (на 1 кг теста 900 г мяса + 100 г лука).
Солить надо скорее много, так как тесто для пельменей не соленое и чтобы вкус был сбалансированным начинку можно немного пересолить. По количеству: начинки должно быть столько же сколько и теста (на 1 кг теста 900 г мяса + 100 г лука). Диаметр кружков можно выбрать любым, оптимально 6-8 см. Чем больше диаметр тем больше начинки будет помещаться и тем проще будет работа, но есть такие пельмени будет не очень удобно. В примере были использованы кружки диаметром 7 см при таком размере пельмени получались весом 20 грамм из которых 10 это начинка и 10 — тесто.
Диаметр кружков можно выбрать любым, оптимально 6-8 см. Чем больше диаметр тем больше начинки будет помещаться и тем проще будет работа, но есть такие пельмени будет не очень удобно. В примере были использованы кружки диаметром 7 см при таком размере пельмени получались весом 20 грамм из которых 10 это начинка и 10 — тесто. Надо лишь положить необходимое количество пельменей в кастрюлю с кипящей водой. Сырые пельмени тонут и ложатся на дно кастрюли. Так как они холодные то кипение временно прекращается. Когда же пельмени сварятся они всплывают, сем сигнализируют о своей готовности. Но тут есть ода хитрость, пельмени могут прилипнуть к дну кастрюли и никогда не всплыть, поэтому надо время от времени их помешивать ложной и смотреть чтобы не прилипали. Примерно время варки можно оценить в 10-15 минут.
Надо лишь положить необходимое количество пельменей в кастрюлю с кипящей водой. Сырые пельмени тонут и ложатся на дно кастрюли. Так как они холодные то кипение временно прекращается. Когда же пельмени сварятся они всплывают, сем сигнализируют о своей готовности. Но тут есть ода хитрость, пельмени могут прилипнуть к дну кастрюли и никогда не всплыть, поэтому надо время от времени их помешивать ложной и смотреть чтобы не прилипали. Примерно время варки можно оценить в 10-15 минут. Лепка пельменей руками
Лепка пельменей руками

 Начните собирать муку со всех сторон и перемешивать ингредиенты до тех пор, пока не получите крутое тесто. После чего, тесто необходимо вымешивать руками, чтобы оно стало плотным и однородным. Готовое тесто смазываем растительным маслом, оборачиваем пищевой пленкой и отправляем дозревать в теплое место на 20-30 минут.
Начните собирать муку со всех сторон и перемешивать ингредиенты до тех пор, пока не получите крутое тесто. После чего, тесто необходимо вымешивать руками, чтобы оно стало плотным и однородным. Готовое тесто смазываем растительным маслом, оборачиваем пищевой пленкой и отправляем дозревать в теплое место на 20-30 минут. Сливочное масло растопите на огне и также добавьте ко всем ингредиентам. Начните замешивать тесто и после того, как оно будет готово дайте ему настояться около 30 минут в теплом месте. После чего добавьте к готовому тесту еще немного муки и вновь замесите его.
Сливочное масло растопите на огне и также добавьте ко всем ингредиентам. Начните замешивать тесто и после того, как оно будет готово дайте ему настояться около 30 минут в теплом месте. После чего добавьте к готовому тесту еще немного муки и вновь замесите его. Благодаря этому пельмени после заморозки не будут приобретать кислинку.
Благодаря этому пельмени после заморозки не будут приобретать кислинку. Для этого раскатываем тесто тонким ролом и режем на порционные кусочки. Каждый кусочек обмакиваем в муку и раскатываем скалкой.
Для этого раскатываем тесто тонким ролом и режем на порционные кусочки. Каждый кусочек обмакиваем в муку и раскатываем скалкой. Приятного аппетита!
Приятного аппетита! л.
л. Если чувствуете, что фарш не достаточно сочный, то можно добавить немного воды.
Если чувствуете, что фарш не достаточно сочный, то можно добавить немного воды.
 Лепят все, дети, взрослые, бабушки и дедушки. Это целая традиция! За столом можно наслушаться разных интересных историй и баек, особенно от старшего поколения.
Лепят все, дети, взрослые, бабушки и дедушки. Это целая традиция! За столом можно наслушаться разных интересных историй и баек, особенно от старшего поколения.
 И наливаем несколько столовых ложек растительного масла, оно не позволит пельменям слипнутся.
И наливаем несколько столовых ложек растительного масла, оно не позволит пельменям слипнутся.
 Поскольку формирование — самая сложная часть, эта книга мне очень помогла. В нем есть десятки фотографий крупным планом для всех мыслимых типов складывания и формования.
Поскольку формирование — самая сложная часть, эта книга мне очень помогла. В нем есть десятки фотографий крупным планом для всех мыслимых типов складывания и формования. Как только он соберется, переверните его на доску и несколько раз разомните рукой, чтобы разгладить.
Как только он соберется, переверните его на доску и несколько раз разомните рукой, чтобы разгладить. Свинина на картинке выше выглядит довольно мраморной, но она все равно будет сухой без добавления кунжутного масла для насыщенности.
Свинина на картинке выше выглядит довольно мраморной, но она все равно будет сухой без добавления кунжутного масла для насыщенности. Как правило, я использую чайную ложку начинки с горкой.Обязательно оставьте достаточно места снаружи, чтобы собрать клецки вместе. Лучше недолить пельмени, чем начинать. Переполненные пельмени лопаются и протекают, пока вы готовите, создавая огромный беспорядок.
Как правило, я использую чайную ложку начинки с горкой.Обязательно оставьте достаточно места снаружи, чтобы собрать клецки вместе. Лучше недолить пельмени, чем начинать. Переполненные пельмени лопаются и протекают, пока вы готовите, создавая огромный беспорядок.
 В кухонный комбайн добавьте муку и соль. Залейте кипятком при работающем комбайне. Остановите процессор, когда он сформирует гладкий шар. В качестве альтернативы можно использовать миксер KitchenAid с крючком для теста. Вы также можете использовать деревянную ложку, чтобы размешать воду с мукой, а затем тщательно вымешать руками, но вам нужно будет размешать, пока она горячая, а затем подождать, пока она не остынет, чтобы ее можно было коснуться руками.
В кухонный комбайн добавьте муку и соль. Залейте кипятком при работающем комбайне. Остановите процессор, когда он сформирует гладкий шар. В качестве альтернативы можно использовать миксер KitchenAid с крючком для теста. Вы также можете использовать деревянную ложку, чтобы размешать воду с мукой, а затем тщательно вымешать руками, но вам нужно будет размешать, пока она горячая, а затем подождать, пока она не остынет, чтобы ее можно было коснуться руками. Сверните тесто руками в большое кольцо, оставив само тесто довольно тонким, около дюйма в диаметре.
Сверните тесто руками в большое кольцо, оставив само тесто довольно тонким, около дюйма в диаметре.
 Также лучше всего взвесить эти ингредиенты на цифровых кухонных весах, чтобы добиться большей точности и добиться успеха!
Также лучше всего взвесить эти ингредиенты на цифровых кухонных весах, чтобы добиться большей точности и добиться успеха!
 Перейдите в баню с ледяной водой.
Перейдите в баню с ледяной водой. В сообщении Сары о четырех способах складывания китайских пельменей.
В сообщении Сары о четырех способах складывания китайских пельменей. Вы хотите узнать, как приготовить этот кантонский димсам, восхитительно жевательный и нежный на вкус, дома.
Вы хотите узнать, как приготовить этот кантонский димсам, восхитительно жевательный и нежный на вкус, дома. Продолжайте помешивать и готовьте смесь, пока она не затвердеет (5-10 секунд). Снять с огня.
Продолжайте помешивать и готовьте смесь, пока она не затвердеет (5-10 секунд). Снять с огня. После охлаждения процедите зелень в дуршлаг и отожмите лишнюю воду. Отложите на разделочной доске.
После охлаждения процедите зелень в дуршлаг и отожмите лишнюю воду. Отложите на разделочной доске. Мы решили использовать складку со складками наверху, что является обычным явлением в ресторанах димсам, где подают эти хрустальные клецки.
Мы решили использовать складку со складками наверху, что является обычным явлением в ресторанах димсам, где подают эти хрустальные клецки. 2 мг (4%) Кальций: 21 мг (2%) Железо: 0,6 мг (3%)
2 мг (4%) Кальций: 21 мг (2%) Железо: 0,6 мг (3%) Добавьте масло арахиса и выложите клецки в сковороду плоской стороной вниз.
Добавьте масло арахиса и выложите клецки в сковороду плоской стороной вниз.
 Меньшее количество процессов означает более чистое питание, режим шеф-повара означает полную автономию ингредиентов, а приготовление пищи с нуля всегда ведет к более глубокому кулинарному знанию. Не говоря уже о том, что приготовление пельменей с нуля — забавное занятие, которым можно наслаждаться с друзьями во время приготовления ужина, так что вы можете легко провести целый день из вечера китайских пельменей.
Меньшее количество процессов означает более чистое питание, режим шеф-повара означает полную автономию ингредиентов, а приготовление пищи с нуля всегда ведет к более глубокому кулинарному знанию. Не говоря уже о том, что приготовление пельменей с нуля — забавное занятие, которым можно наслаждаться с друзьями во время приготовления ужина, так что вы можете легко провести целый день из вечера китайских пельменей. Однако некоторые из них, вероятно, выглядят неуместно в вашем типичном списке покупок. За любыми незнакомыми ингредиентами вы можете отправиться в местный китайский или азиатский продуктовый магазин.Чем точнее вы будете составлять список ингредиентов, тем лучше. Кроме того, не забывайте выбирать мясо и овощи, которые являются экологически чистыми, свежими и, если возможно, сезонными. Приготовление пищи из свежих натуральных ингредиентов является обязательным условием традиционной китайской кухни.
Однако некоторые из них, вероятно, выглядят неуместно в вашем типичном списке покупок. За любыми незнакомыми ингредиентами вы можете отправиться в местный китайский или азиатский продуктовый магазин.Чем точнее вы будете составлять список ингредиентов, тем лучше. Кроме того, не забывайте выбирать мясо и овощи, которые являются экологически чистыми, свежими и, если возможно, сезонными. Приготовление пищи из свежих натуральных ингредиентов является обязательным условием традиционной китайской кухни. Дайте тесту постоять не менее часа, прежде чем с ним работать. Если вы сделали очень крутое тесто — отлично; но дайте этой жесткой смеси постоять в общей сложности 3-4 часа, прежде чем пытаться использовать ее.
Дайте тесту постоять не менее часа, прежде чем с ним работать. Если вы сделали очень крутое тесто — отлично; но дайте этой жесткой смеси постоять в общей сложности 3-4 часа, прежде чем пытаться использовать ее.
 Замените внутреннюю начинку овощами или тофу. Так как пельмени можно начинать чем угодно, вегетарианские варианты безграничны.
Замените внутреннюю начинку овощами или тофу. Так как пельмени можно начинать чем угодно, вегетарианские варианты безграничны. Пельмени — традиционное блюдо, которое подают на Новый год, так как они символизируют удачу и удачу в области здоровья и богатства. На самом деле, многие начинки для пельменей имеют определенные коннотации с тем, что они символизируют. Прежде чем обслуживать гостей, узнайте, что означают определенные блюда в китайской культуре, чтобы поделиться с гостями этими «удачными угощениями».
Пельмени — традиционное блюдо, которое подают на Новый год, так как они символизируют удачу и удачу в области здоровья и богатства. На самом деле, многие начинки для пельменей имеют определенные коннотации с тем, что они символизируют. Прежде чем обслуживать гостей, узнайте, что означают определенные блюда в китайской культуре, чтобы поделиться с гостями этими «удачными угощениями».

 Посыпьте мукой, чтобы они не прилипали, выложите на тарелку и накройте влажным кухонным полотенцем, пока не будете готовы использовать их.
Посыпьте мукой, чтобы они не прилипали, выложите на тарелку и накройте влажным кухонным полотенцем, пока не будете готовы использовать их.


 Я видел и пробовал делать обертки для клецок с несколькими различными комбинациями на основе рецептов, которые я нашел. Я пробовал готовить из картофельного крахмала / крахмала тапиоки / просто универсальной муки и т. Д.
Я видел и пробовал делать обертки для клецок с несколькими различными комбинациями на основе рецептов, которые я нашел. Я пробовал готовить из картофельного крахмала / крахмала тапиоки / просто универсальной муки и т. Д. Эти обертки можно использовать для изготовления пельменей, момо, димсамов и гёза; учитывая тот факт, что они отличаются только несколькими факторами.
Эти обертки можно использовать для изготовления пельменей, момо, димсамов и гёза; учитывая тот факт, что они отличаются только несколькими факторами. Он свежий по краям и мягкий внутри; вкусно!
Он свежий по краям и мягкий внутри; вкусно!


 1 г 0%
1 г 0% 

