Комплексная терапия энуреза у девочек-подростков » Акушерство и Гинекология
Цель исследования. Оценка эффективности метода вибромагнитного воздействия на область тазового дна в лечении энуреза у девочек-подростков.1ФГБУ Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова Минздрава России, Москва 2ФГБОУ ВО Первый московский государственный медицинский университет им. И.М. Сеченова Минздрава России, Москва 3ФГБОУ ВО Башкирский государственный медицинский университет Минздрава России, Уфа 4ФГБОУ ВО Саратовский государственный медицинский университет им. В.И. Разумовского Минздрава России, Саратов 5ООО «ТРИМА», Россия, Саратов
Материал и методы. В группу вошли 36 девочек-подростков, страдающих непроизвольным мочеиспусканием во время сна (энурез).
Результаты. Комплексное медикаментозное и физиотерапевтическое лечение энуреза у детей позволило добиться эффективности в 52,3% случаях, в сравнении с группой, где медикаментозная терапия М-холиноблокаторами (дриптан) устраняла симптомы недержания мочи в 26,6% случаев.
 При этом медикаментозная дозировка назначалась вдвое меньше обычной.
При этом медикаментозная дозировка назначалась вдвое меньше обычной.Заключение. Терапию энуреза у детей можно проводить дриптаном, но наличие побочных эффектов: запоры, сухость во рту, сердцебиение, увеличение вероятности развития несахарного диабета, ограничивает ее применение у детей и подростков. Комплексное медикаментозное и физиотерапевтическое лечение позволяет уменьшить дозу препарата, снизить неблагоприятное влияние на организм побочных эффектов, что может служить основанием для рекомендации данного вида терапии в учреждениях любого уровня, при наличии показаний и отсутствии противопоказаний для физиотерапевтического лечения.
энурез
недержание мочи
физиотерапия
1. Брязгунов И.П. Ночной энурез у детей и подростков. М.: Медпрактика; 2006. 76с.
2. Коровина Н.А., Гаврюшова Л.П., Захарова И.Н. Энурез у детей. М.; 2000. 35с.
3. Малых А.Л. Дисфункция органов малого таза у детей и подростков (особенности диагностики, клиники, лечения): дисс. … д-ра мед.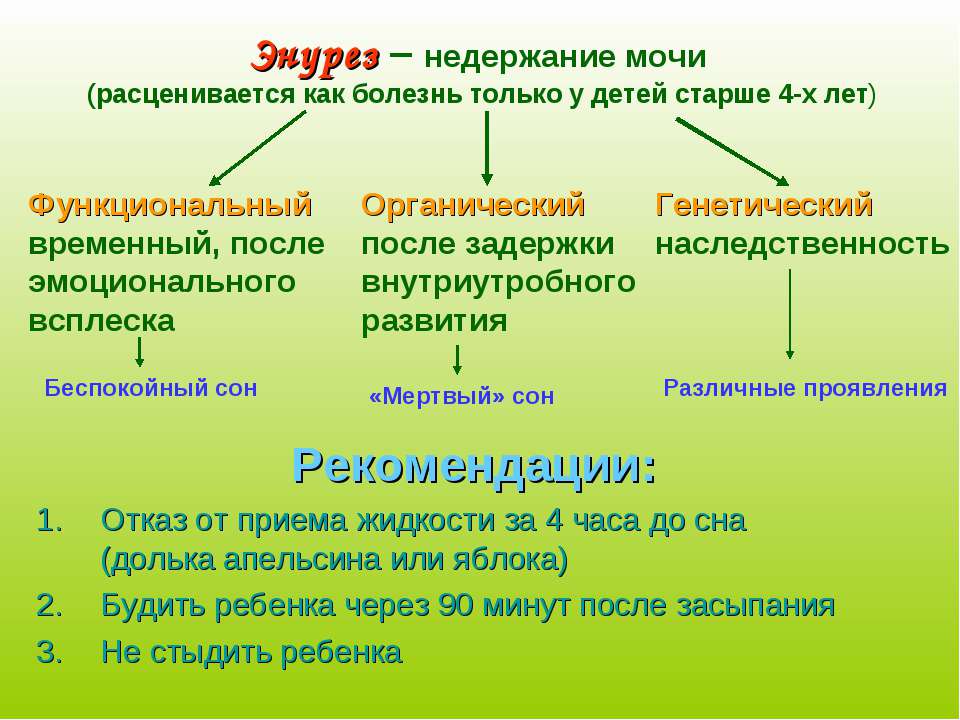 наук. М.; 2014. 260с.
наук. М.; 2014. 260с.
4. Коровина Н.А., Захарова И.Н., Мумладзе Э.Б., Гаврюшова Л.П. Протокол диагностики и лечения энуреза у детей. М.: Принт-Партнер; 2000. 24с.
5. Баггиш М.C., Карам М.М. Атлас анатомии таза и гинекологической хирургии. Пер. с англ. Elsevier Ltd; 2009.1184c.
6. Отпущенникова Т.В., Казанская И.В., Райгородский Ю.М. Оптимизация лечения энуреза у детей с использованием транскраниальной магнитотерапии. Урология. 2010; 1: 61-5.
7. Серов В.Н., Аполихина И.А., Кубицкая Ю.В., Железнякова А.И. Электростимуляция мышц тазового дна в лечении недержания мочи у женщин. Акушерство и гинекология. 2011; 7-2: 51-5.
8. Зиганшин А.М., Фаткуллина И.Б. Эффективность вибромагнитного воздействия в лечении ран промежности у женщин, перенесших роды через естественные родовые пути. Лечение и профилактика. 2016; 2: 5-9.
9. Неймарк А.И., Захарова М.П. Эффективность вибромагнитного воздействия в лечении нарушений гемодинамики мышц, поднимающих тазовое дно у больных абактериальным простатитом. Урология. 2013; 3: 47-51.
Урология. 2013; 3: 47-51.
10. Неймарк А.И., Алиев Р.Т., Клепикова И.И., Райгородский Ю.М. Эффективность вибромагнитного воздействия на промежность с помощью аппарата „АВИМ-1” в лечении хронического абактериального простатита с синдромом хронической тазовой боли. Урология. 2009; 4: 40-4.
11. Райгородский Ю.М., Шарков С.М., Урняева С.И., Малых А.Л. Транскраниальная электростимуляция в лечении детей с энурезом. Физиотерапия, бальнеология и реабилитация. 2014; 4: 32-6.
12. Шарков С.М., Яцык С.П., Болотова Н.В., Бабина Л.М., Череващенко Л.А., Молявчикова О.В., Райгородский Ю.М. Эффективность различных вариантов транскраниальной физиотерапии в лечении детей и подростков с энурезом. Педиатрия. Журнал им. Г.Н. Сперанского. 2010; 89(3): 73-9.
13. Коровина Н.А., Пыков М.И., Коростелева Е.А., Творогова Т.М. Ультразвуковое исследование почечного кровотока у детей. Педиатрия. Журнал им. Г.Н. Сперанского. 2002; 81(2): 33-7.
14. Мерц Э. Ультразвуковая диагностика в акушерстве и гинекологии. т. 2: Гинекология. Пер. с англ. М.: МЕДпресс-информ; 2011. 240с.
т. 2: Гинекология. Пер. с англ. М.: МЕДпресс-информ; 2011. 240с.
Поступила 23.11.2016
Принята в печать 23.12.2016
Аполихина Инна Анатольевна, д.м.н., руководитель отделения эстетической гинекологии и реабилитации ФГБУ НЦАГиП им. В.И. Кулакова Минздрава России, профессор кафедры акушерства, гинекологии, перинатологии и репродуктологии ФГБОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России.Адрес: 117997, Россия, Москва, ул. Академика Опарина, д. 4. Е-mail: [email protected]
Зиганшин Айдар Миндиярович, к.м.н., ассистент кафедры акушерства и гинекологии ИДПО, ФГБОУ ВО Башкирский государственный медицинский университет Минздрава России. Адрес: 450008, Россия, Уфа, ул. Ленина, д. 3. Телефон: 8 (347) 272-41-73. E-mail: [email protected]. ORCID ID 0000-0001-5474-1080
Болотова Нина Викторовна, д.м.н., профессор кафедры пропедевтики детских болезней, детской эндокринологии и диабетологии, ФГБОУ ВО Саратовский государственный медицинский университет им.
 В.И. Разумовского Минздрава России.
В.И. Разумовского Минздрава России. Адрес: 410012, Россия, Саратов, ул. Б. Казачья, д. 112. Телефон: 8 (845) 252-52-27. E-mail: [email protected]
Райгородский Юрий Михайлович, к.ф.-м.н., генеральный директор ООО ТРИМА.
Адрес: 410033, Россия, Саратов, ул. Панфилова, д. 1. Телефон: 8 (845) 234-00-11. E-mail: [email protected]
Тимофеева Светлана Владимировна, к.м.н., ассистент кафедры пропедевтики детских болезней, детской эндокринологии и диабетологии, ФГБОУ ВО
Саратовский государственный медицинский университет им. В.И. Разумовского Минздрава России.
Адрес: 410012, Россия, Саратов, ул. Б. Казачья, д. 112. Телефон: 8 (917) 202-85-09. E-mail: [email protected]
Для цитирования: Аполихина И.А., Зиганшин А.М., Болотова Н.В., Райгородский Ю.М., Тимофеева С.В. Комплексная терапия энуреза у девочек-подростков.
Акушерство и гинекология. 2017; 9: 121-6.
http://dx.doi.org/10.18565/aig.2017.9.121-6
Энурез у детей — простыми словами о сложной проблеме
Ночной энурез – это заболевание, представляющее собой непроизвольное мочеиспускание во время ночного сна. Энурез относится к разновидностям недержания мочи, которое само по себе является одной из наиболее распространенных проблем детского и подросткового возраста. Согласно данным официальной статистики, разными формами недержания мочи страдают 20% детей в возрасте 5 лет, 10%-15% детей в возрасте 10 лет и не менее 3% подростков. Более точных сведений о распространенности этой патологии у детей не существует. Отчасти это связано с тем, ей занимаются неврологи, психиатры, урологи, нефрологи – и у каждого специалиста был свой взгляд на проблему и свои статистические данные.
Энурез относится к разновидностям недержания мочи, которое само по себе является одной из наиболее распространенных проблем детского и подросткового возраста. Согласно данным официальной статистики, разными формами недержания мочи страдают 20% детей в возрасте 5 лет, 10%-15% детей в возрасте 10 лет и не менее 3% подростков. Более точных сведений о распространенности этой патологии у детей не существует. Отчасти это связано с тем, ей занимаются неврологи, психиатры, урологи, нефрологи – и у каждого специалиста был свой взгляд на проблему и свои статистические данные.
Как показывает практика, среди врачей нет чёткого понимания, когда именно симптом «мокрой постели» следует считать патологическим явлением. Достаточно широко распространено мнение, что ночной энурез до 5 лет является нормой. Нужно сказать, что этот возраст выбран весьма условно и связан с формированием т. н. «зрелого типа мочеиспускания», когда ребёнок приобретает навык контролировать своё поведение, связанное с походом в туалет. Нередко приходится встречаться с ситуацией, когда врач или родители вообще не обращают внимания на энурез вплоть до 14-15 лет, мотивируя это тем, что ребёнок постепенно проблему «перерастёт». Такой шаблонный подход неприемлем по двум причинам.
Нередко приходится встречаться с ситуацией, когда врач или родители вообще не обращают внимания на энурез вплоть до 14-15 лет, мотивируя это тем, что ребёнок постепенно проблему «перерастёт». Такой шаблонный подход неприемлем по двум причинам.
Во-первых, недержание мочи (и энурез в частности) на первых порах может служить единственным симптомом куда более серьёзных заболеваний мочевыводящей системы, нервной или эндокринной системы. Так, энурез встречается у детей с инфекциями мочевых путей (циститами), гельминтозами, врожденными пороками развития урогенитальной области или обструкцией мочевыводящих путей, нейрогенным мочевым пузырем, аномалиями развития позвоночника и спинного мозга. Вовремя заподозрить такую ситуацию, провести грамотное обследование и лечение может только специалист-уролог, хорошо ориентирующийся в вопросах патологии мочеиспускания у детей. Ни врачи общей практики, ни тем более родители подобной компетенцией не обладают.
Во-вторых, практически все дети с расстройствами мочеиспускания находятся в состоянии скрытой социальной дезадаптации. У них снижен уровень самооценки, часто возникают конфликтные ситуации в детском коллективе и семье. Все это отрицательно сказывается на развитии ребенка и, в конце концов, приводит к серьезным психологическим проблемам.
У них снижен уровень самооценки, часто возникают конфликтные ситуации в детском коллективе и семье. Все это отрицательно сказывается на развитии ребенка и, в конце концов, приводит к серьезным психологическим проблемам.
По результатам опроса шведских психологов, недержание мочи для ученика начальной школы входит в тройку самых тяжелых «критических» стрессовых ситуаций в жизни (после развода и смерти родителей).
Кроме того, исследования последних лет показали, что ночной энурез у детей по своему характеру практически идентичен проблеме частых ночных мочеиспусканий у пожилых людей. Постоянные ночные пробуждения и походы в туалет являются для взрослых наиболее изнурительным симптомом, который заставляет их годами принимать лекарства или ложиться под нож хирурга. Поэтому не следует полагать, что ночной энурез безобиден и никак не сказывается на самочувствии ребёнка.
Единого протокола диагностики и лечения детей с ночным энурезом до сих пор нет. На практике урологи Детской клиники EMC придерживаются принципов, разработанных ICCS (Международным сообществом по вопросам недержания мочи). После проведения всесторонней диагностики и исключения патологий, требующих немедленного оперативного или медикаментозного лечения, пошаговое лечение может быть представлено следующим образом:
После проведения всесторонней диагностики и исключения патологий, требующих немедленного оперативного или медикаментозного лечения, пошаговое лечение может быть представлено следующим образом:
1 шаг: поведенческая терапия;
2 шаг: alarm – терапия;
3 шаг: фармакотерапия.
Поведенческая терапия
Это система когнитивных методов. Основная помощь на этом этапе заключается в информировании семьи и самого ребенка о соблюдении режима дня и особенно питьевого режима. При выявлении нарушения режима питья и мочеиспусканий, носящий поведенческий и ситуационный характер, требуется коррекция этих нарушений до проведения любых видов медикаментозного лечения под контролем педиатра. Питьевой режим надо организовать так, чтобы прием жидкости распределялся равномерно в течение дня и с ограничением в вечернее время. Вечером рекомендуются спокойные игры, чтение. Такая терапия требует поддержки родителей, желания ребенка, терпения и времени.
Ребенку и родителям необходимо узнать, как учиться правильно опорожнять мочевой пузырь и следить за частотой стула. Полезно продолжать вести дневник регистрации частоты мочеиспусканий и эпизодов энуреза, а также времени дефекации. Эффективность такой терапии контролируется врачом каждые 1-3 месяца. При этом совместно с родителями и ребенком проводится беседы, поддерживая мотивацию к продолжению лечения.
Полезно продолжать вести дневник регистрации частоты мочеиспусканий и эпизодов энуреза, а также времени дефекации. Эффективность такой терапии контролируется врачом каждые 1-3 месяца. При этом совместно с родителями и ребенком проводится беседы, поддерживая мотивацию к продолжению лечения.
Alarm-терапия
После коррекции стереотипа поведения ребенка в течение 4-6 месяцев и при отсутствии ночной гиперпродукции мочи (диагностируется по дневнику мочеиспусканий) в лечение можно добавить использование ночного будильника c датчиками, реагирующими на влагу (alarm-терапия). Этот метод помогает ребенку проснуться в момент промокания белья мочой. Особенно хороший эффект этот вид лечения дает в семьях с устойчивой мотивацией не только у ребенка, но и у родителей. Если улучшения в течение первого месяца лечения не наступает, его следует прекратить и переходить к фармакотерапии.
Фармакотерапия
Третий шаг – фармакотерапия. Данный этап категорически не рекомендуем выполнять самостоятельно, руководствуясь данными из интернета или советами неспециалистов. Для лечения ночного энуреза используются как препараты гормонального типа, так и средства воздействия на центральную нервную систему. Только детский уролог-андролог совместно с неврологом и педиатром могут грамотно подобрать лекарственную схему, не навредив ребёнку.
Для лечения ночного энуреза используются как препараты гормонального типа, так и средства воздействия на центральную нервную систему. Только детский уролог-андролог совместно с неврологом и педиатром могут грамотно подобрать лекарственную схему, не навредив ребёнку.
Лечение детей с энурезом – комплексная задача, требующая участия разноплановых высоко квалифицированных специалистов: детского уролога-андролога, педиатра, невролога, психолога, специалистов лучевой и УЗИ диагностики, реабилитологов. В Детской клинике EMC можно попасть на приём к детскому урологу-андрологу, имеющему многолетний опыт работы в специализированном клиническом центре «Патология мочеиспускания детей», являющимся ведущим учреждением в стране по проблеме недержания мочи. Все необходимые анализы и исследования могут быть выполнены на базе клиники на современном оборудовании в кратчайшие сроки. Опытные психологи помогут в решении этой проблемы
С чего следует начинать лечение энуреза у детей?
Энурез считается заболеванием у детей после 5 лет. С этого времени можно и нужно начинать лечение, ведь известно, что у детей с любым типом недержания мочи снижается самооценка, а это может быть причиной возникновения психологических проблем у ребенка.
С этого времени можно и нужно начинать лечение, ведь известно, что у детей с любым типом недержания мочи снижается самооценка, а это может быть причиной возникновения психологических проблем у ребенка.
Перед началом лечения поговорите с вашим ребенком, расскажите ему об энурезе, о работе мочевого пузыря, о том, почему надо начинать лечение. Целью вашей беседы будет выработка положительной мотивации к проведению терапии: он должен захотеть спать в сухой постели.
В настоящее время принято в качестве 1-го этапа лечения энуреза считать уротерапию: это комплекс методов, направленных на формирование правильного стереотипа поведения детей. Помните, что никакая золотая таблетка не вылечит энурез без соблюдения принципов уротерапии.
Начнем с режима дня.
Он должен соответствовать возрасту вашего ребенка, не допускается копирования или навязывания детям режима дня взрослых членов семьи.
Основная физическая, умственная, социальная активность детей должна происходить в первую половину дня, а вечером выбирать спокойные игры, чтение, рисование, можно смотреть по ТВ только детские передачи не более 20-40 мин. Время компьютерных игр также ограничено 20-30 минутами. Ваш ребенок не должен возбуждаться перед сном. Засыпать он должен не позднее 10 часов вечера, для отдыха ему необходимо не менее 10 часов сна. И не забудьте проследить, чтобы ваш ребенок перед сном посетил туалет и помочился. Несколько слов о памперсах. Мы не рекомендуем использовать их детям с энурезом, т.к. это может повлиять на эффективность лечения.
Время компьютерных игр также ограничено 20-30 минутами. Ваш ребенок не должен возбуждаться перед сном. Засыпать он должен не позднее 10 часов вечера, для отдыха ему необходимо не менее 10 часов сна. И не забудьте проследить, чтобы ваш ребенок перед сном посетил туалет и помочился. Несколько слов о памперсах. Мы не рекомендуем использовать их детям с энурезом, т.к. это может повлиять на эффективность лечения.
Диета также должна соответствовать возрасту вашего ребенка и включать продукты, которыее обладают послабляющим действием. Вечером обязательно исключайте продукты и напитки, стимулирующие нервную систему или обладающими мочегонным действием: это острые, пряные блюда, чай, кофе, шоколад, газированные напитки, минеральные воды, травы. Ужин должен быть не плотным, легким, не позднее 6-7 час вечера и не вызывать чувство жажды.
Питьевой режим. Известно, что прием жидкости надо ограничивать с 18 часов, но часто родители убеждают, что это сделать невозможно. Вам будет легче выполнить эту рекомендацию, если утром и днем ваш ребенок будет пить достаточно жидкости. В это время ему надо выпить 2\3 общего объема и только 1\3 приходится на вечернее время. Сколько всего надо пить детям жидкости? Примерно 30 мл\кг\сут, при этом преобладать должна простая вода.
Вам будет легче выполнить эту рекомендацию, если утром и днем ваш ребенок будет пить достаточно жидкости. В это время ему надо выпить 2\3 общего объема и только 1\3 приходится на вечернее время. Сколько всего надо пить детям жидкости? Примерно 30 мл\кг\сут, при этом преобладать должна простая вода.
Крайне важно следить за правильной работой кишечника у ребенка с энурезом: опорожнять кишечник надо каждый день, лучше это делать после завтрака. Вам будет интересно знать, что только успешное лечение запоров у больных с энурезом позволяет снизить количество мокрых ночей у 60% больных.
Важно проводить контроль за проводимым лечением, чтобы оценить его эффективность. Это легко сделать при помощи дневника энуреза, при этом сам ребенок будет отмечать в календаре только сухие ночи, за это будут накапливаться баллы и по результатам его ожидает награда. О системе баллов и призе лучше договориться с ребенком заранее, до начала лечения. Это будет служить дополнительным стимулом к выполнению ваших требований.
Помните, что эффективность других методов лечения энуреза напрямую зависит от проведения уротерапии. И у половины детей можно увидеть положительные результаты, применяя только рекомендации, о которых мы вам рассказали.
Энурез у детей
Проблема недержания мочи в детском возрасте имеет не только медицинское, но и социальное значение. Бывает дневное и ночное недержание мочи, последнее носит название — энурез.
Дневное недержание мочи является признаком нейрогенной дисфункции мочевого пузыря, в частности гиперактивного мочевого пузыря, сочетающего в себе помимо недержания мочи, частые мочеиспускания (больше 8 раз в сутки), ургентные (повелительные) позывы к мочеиспусканию. К энурезу это прямого отношения не имеет.
Необходимо также отметить, что энурез подразделяется на первичный, который появляется с раннего возраста ребенка. При этом не наблюдается длительных (3–6 месяцев) периодов «сухих ночей». Вторичный энурез возникает после длительного периода «сухих ночей».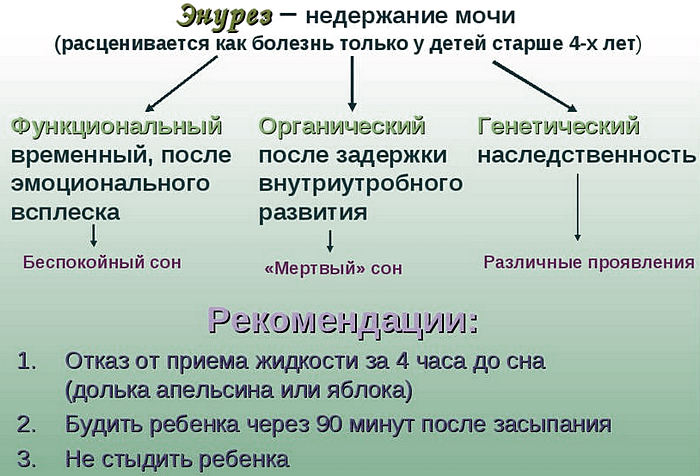 Также встречается сочетание энуреза и дневного недержания мочи.
В настоящее время в связи с массовым использованием подгузников и недостаточными усилиями родителей в формировании «туалетного поведения» ребенка контроль за мочеиспусканием во время сна появляется у детей в более позднем возрасте, чем это было десятилетия назад. В качестве возрастного критерия установления диагноза «Энурез» считается возраст ребенка 5 лет, так как к этому времени у всех детей должен быть сформирован контроль за мочеиспусканием в ночное время.
Также встречается сочетание энуреза и дневного недержания мочи.
В настоящее время в связи с массовым использованием подгузников и недостаточными усилиями родителей в формировании «туалетного поведения» ребенка контроль за мочеиспусканием во время сна появляется у детей в более позднем возрасте, чем это было десятилетия назад. В качестве возрастного критерия установления диагноза «Энурез» считается возраст ребенка 5 лет, так как к этому времени у всех детей должен быть сформирован контроль за мочеиспусканием в ночное время.
Раньше существовало мнение, что энурезом страдают дети, у которых глубокий сон. Это заблуждение, так как глубокий сон — это норма и даже необходимость. Именно в «глубокую» фазу сна происходит восстановление функций организма и отдых. Энурез возникает у детей с нарушением нейро-регуляции мочевого пузыря в той или иной степени. Нарушение может быть на любом уровне: тазовые нервы, пояснично-крестцовый отдел спинного мозга, головной мозг. Причинами таких нарушений могут быть различного рода нейропатии, органические повреждения головного или спинного мозга, эндокринные нарушения, временная «функциональная нестабильность» или «незрелость» и т. д.
д.
Также существует мнение о наследственном характере энуреза, наследование происходит по аутосомно-доминантному типу. Дети, страдающие генетически обусловленным энурезом, по сравнению с другими детьми, также страдающими энурезом, выделяют ночью большее количество мало концентрированной мочи (2/3 и более от суточного диуреза).
Всем детям с энурезом требуется дополнительное обследование для выявления вида и уровня нарушений регуляции мочевого пузыря.
Обследование ребенка с энурезом должно включать в себя: дневники мочеиспусканий, дневники “сухих/мокрых” ночей, урофлоуметрию с определением объема остаточной мочи, комбинированное уродинамическое исследование (КУДИ), рентгеновское исследование пояснично-крестцового отдела позвоночника, иногда энцефалографию.
Раннее начало обследование ребенка с энурезом — залог успешного лечения и психологического комфорта ребенка и его родителей. Современная медицина имеет в распоряжении множество средств и методик, позволяющих справиться с энурезом. Но краеугольный камень – выявление причины нарушенного контроля и выбор точной, показанной именно этому ребенку, терапии.
Современная медицина имеет в распоряжении множество средств и методик, позволяющих справиться с энурезом. Но краеугольный камень – выявление причины нарушенного контроля и выбор точной, показанной именно этому ребенку, терапии.
Где можно вылечить энурез (недержание мочи) у детей?
Для решения вопроса о лечении недержания мочи необходимо получить консультацию в Консультационно-диагностическом центре НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина! После консультации необходимо будет пройти обследование или до-обследование, после чего будет проведен междисциплинарный консилиум врачей, на котором будет принято решение об избранном методе лечения.
Отделение уродинамики и нейурологии НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина является ведущим отделением института в лечении пациентов, у которых наблюдаются различные расстройства мочеиспускания и недержания мочи.
Заведующая отделением врач-уролог — РОМИХ Виктория Валерьевна
Позвоните нам сегодня, чтобы мы смогли Вам помочь!
Москва, 8 (499) 110 — 40 — 67
Загрузить брошюру в PDFЭнурез у ребенка /Врач-нефролог д/п №6 Болгарова О.
 Г./ статья от 02.07.2019
Г./ статья от 02.07.2019Энурез у ребенка
Врач-нефролог детской поликлиники №6 Болгарова Ольга Геннадьевна
Нарушение акта мочеиспускания — весьма распространенное явление в детском возрасте.
И если такие его проявления, как: частое посещение туалета, ложные позывы, малый объем мочевого пузыря или недержание мочи днем не всегда вызывают волнение родителей, то ночное недержание мочи (энурез) является частой причиной обращения родителей к врачам различных специальностей.
Согласно МКБ-10, выделяют две формы энуреза:
-первичный
-вторичный.
Первичный энурез (ПЭ):
-встречается в 3–4 раза чаще, чем вторичный;
-формируется на этапе незрелости акта мочеиспускания;
-является наследственной патологией (отмечается у ближайших родственников в 75–87 %, а среди родственников детей — в 15–25 % случаев).
При ПЭ ребенок мочится непроизвольно с рождения, то есть условный рефлекс не был выработан.
При истинном ПЭ — идиопатическом — ребенок в психическом и физическом развитии не отличается от здоровых детей.
Вторичный энурез:
возникает после «сухого» промежутка (более 6 мес.) у детей старше 5–6 лет. Условный рефлекс, вызывающий пробуждение, уже был выработан, но оказался утраченным или резко ослабел по ряду причин:
-психическая травма;
-тяжелые инфекционные заболевания;
-интоксикация;
-выраженный и длительный болевой синдром;
-различные приобретенные заболевания или повреждения головного и спинного мозга и мочевыводящей системы
Результат лечения энуреза во многом зависит от причин, его вызвавших. Для исключения органических причин энуреза необходимо пройти обследование у педиатра, невролога, нефролога или уролога (нейроуролога).
Общие рекомендации и методы лечения:
-Режим подразумевает благоприятный психологический климат в семье
-Сон на полужесткой постели.
-Детям 4–8 лет рекомендуется использовать календарный метод, согласно которому в календаре необходимо фиксировать в виде рисунка «сухие» дни недели и заранее оговаривать количество очков, необходимое для вознаграждения.
-При гиперрефлекторном мочевом пузыре у детей 7 лет и старше эффективны тренировки мочевого пузыря по все более длительному удержанию мочи, тренировки с удержанием во время позыва к мочеиспусканию.
-Диета предполагает ужин за 3 ч до сна без продуктов, обладающих мочегонным действием. Исключаются молочные продукты (молоко, кефир, творог, сливки, сметана), яблоки, огурцы, крепкий чай, кофе. Рекомендованы: яйцо, сухие рассыпчатые каши (гречка, рис, пшено) с маслом, вареньем, сахаром, бутерброд с сыром; за 20–30 мин до сна — присоленный хлеб или хлеб с кусочком сельди.
-Лечебная физкультура включает упражнения стрейч-гимнастики, направленные на укрепление мышц поясничной области, нижней части живота, внутренней поверхности бедер, тренировку мышц малого таза: хождение на корточках, втягивание ануса, сидение на ягодицах.
-Рефлексотерапия (РТ) при энурезе включает иглорефлексотерапию, точечный массаж, электропунктуру; при повышенной чувствительности к болевым ощущениям рекомендована лазеропунктура, пролонгированную РТ перцовым пластырем и др.
-Из физиотерапевтических методов лечения применяется электростимуляция («Амплипульс», «Миотон» № 10–12) — при гипорефлекторном МП. При гиперрефлекторном МП — теплопроцедуры (парафиновые аппликации) на область МП и пояснично-крестцовую зону на 20–30 мин № 10 ежедневно или через день.
Психотерапия предусматривает формирование стереотипа по единой схеме и включает обязательное посещение туалета с полным опорожнением мочевого пузыря.
Применяемые методики: игровая психотерапия, различные виды психотерапии отвлечения и переключения.
Поскольку дети с возрастом становятся более активными участниками социальной жизни (детское учреждение, пребывание в лагере, в гостях, длительные поездки) и глубже осознают свое состояние, то энурез делается для них большой проблемой в жизни, приводит к снижению самооценки и замыканию в себе. Необходимо позаботиться о спокойствии ребенка – отсутствии страха, что его будут ругать или смеяться над ним. Большую пользу в этом случае могут принести симптоматические впитывающие трусики.
Необходимо позаботиться о спокойствии ребенка – отсутствии страха, что его будут ругать или смеяться над ним. Большую пользу в этом случае могут принести симптоматические впитывающие трусики.
Медикаментозное лечение энуреза направлено на восстановление функций мочевого пузыря.
Лучшим препаратом, или препаратом Золотого стандарта, на сегодняшний день является Дриптан, обладающий двойным действием на мышцу мочевого пузыря и минимальными побочными явлениями.
Советы родителям при энурезе(рекомендации союза педиатров Росии)
-Заверьте ребенка, что он не виноват в своей проблеме и как можно меньше акцентируйте на ней его внимание.
-Последний прием жидкости, особенно содержащий кофеин или ждкий шоколад должен быть не позже, чем за 2 часа до сна. Нужно добиться, чтобы это стало нормой поведения ребенка, а не результатом выполнения ежедневных настойчивых наставлений родителей или родственников.
-Перед сном удостоверьтесь, что ребенок помочился и будет спать с пустым мочевым пузырем.
-Приучите ребенка вставать 1 или 2 раза ночью, чтобы помочиться. Некоторые родители сами будят своего ребенка ночью, чтобы он сходил в туалет
-Необходимо поощрять ребенка за каждую «сухую» ночь, но ни в коем случае не наказывать за «влажную»
-Научите ребенка самостоятельно надевать перед сном впитывающие трусики
-Не разрешайте братьям и сестрам или другим родственникам дразнить ребенка
-Если один из родителей имел энурез в молодом возрасте, то такое сообщение способно уменьшить тревожность у ребенка
Трициклики и аналогичные лекарства для лечения ночного недержания мочи у детей
Актуальность:
Ночное недержание мочи (ночной энурез или энурез) это непроизвольное выделение мочи во время сна, причиной которого не является физическое расстройство (соматическое заболевание). Оно может привести к социальным, эмоциональным и психологическим проблемам и снижению качества жизни. Это расстройство встречается у около 15-20% пятилетних детей, и может сохраняться у взрослых — с частотой встречаемости до 2%. Для лечения ночного недержания мочи используют много различных видов лекарств, как в качестве единственного метода лечения, так и в сочетании с другими видами лечения. Трициклики это антидепрессанты, которые используют для лечения ночного недержания мочи с 1960-х годов. Вероятно, их эффект обусловлен спазмолитическим действием на мочевой пузырь. В этом обзоре было изучено 64 клинических испытания трициклических лекарств, с участием 4071 ребенка.
Для лечения ночного недержания мочи используют много различных видов лекарств, как в качестве единственного метода лечения, так и в сочетании с другими видами лечения. Трициклики это антидепрессанты, которые используют для лечения ночного недержания мочи с 1960-х годов. Вероятно, их эффект обусловлен спазмолитическим действием на мочевой пузырь. В этом обзоре было изучено 64 клинических испытания трициклических лекарств, с участием 4071 ребенка.
Основные результаты:
Имипрамин является наиболее часто используемым трицикликом для лечения ночного недержания мочи. По сравнению с плацебо, трициклики уменьшают ночное недержание мочи примерно на одну ночь в неделю во время лечения и около пятой части детей достигают результата 14 «сухих» ночей. Однако, при прекращении лечения трицикликами большинство ночей снова становятся «влажными».
Неблагоприятные эффекты:
Трициклики столь же эффективны, как и другое часто используемое лекарство — десмопрессин. Однако, они имеют больше побочных эффектов, таких как судороги, эффекты со стороны сердца, печени и крови, включая низкое число белых кровяных клеток, особенно при передозировке, которые могут быть серьезными. Имеющиеся свидетельства позволяют предположить, что энурезные будильники являются более эффективным лечением энуреза, чем трициклики, и они не имеют побочных эффектов. Они [энурезные будильники] также имеют более устойчивый эффект после прекращения использования, но для своей эффективности они требуют больших усилий со стороны ребенка и большей поддержки со стороны членов семьи.
Имеющиеся свидетельства позволяют предположить, что энурезные будильники являются более эффективным лечением энуреза, чем трициклики, и они не имеют побочных эффектов. Они [энурезные будильники] также имеют более устойчивый эффект после прекращения использования, но для своей эффективности они требуют больших усилий со стороны ребенка и большей поддержки со стороны членов семьи.
Ограничения:
Большинство исследований, включенных в обзор, были старыми (самое последнее исследование — 2008 года), небольшими и низкого качества, с недостаточной информацией, чтобы оценить риск смещения. Доказательства в этом обзоре актуальны по 30 ноября 2015 года.
Энурез у детей 11 лет
Энурез – патология мочевыделительной системы, с которой сталкивается 10-15% детей в возрасте от 5 до 12 лет. Эта болезнь проявляется в недержании мочи в ночное время, когда ребенок спит. В лечении ночного энуреза у 11-летнего ребенка могут быть задействованы не только детские урологи, но и педиатры, психиатры, физиотерапевты, эндокринологи, нефрологи и т. д. Это говорит о том, что болезнь многоаспектна и может иметь разные причины возникновения, относящиеся к разным областям медицины.
д. Это говорит о том, что болезнь многоаспектна и может иметь разные причины возникновения, относящиеся к разным областям медицины.
Статистика утверждает, что мальчики болеют энурезом в два с половиной раза чаще, чем девочки. Из всех детей, страдающих энурезом, сдерживать позывы к мочеиспусканию приучаются 15% детей. К 14 годам от энуреза излечивается большинство пациентов, за исключением 1-2% детей в возрасте 13-16 лет, которые продолжают мочиться в постель.
Формирование навыков контроля над мочеиспусканием – важная ступень в развитии каждого ребенка, которая влияет на его уверенность в себе. Энурез у ребенка 11 лет может привести к проблемам в эмоциональном, психологическом развитии. Этот возрастной период и без недержания является одним из наиболее волнительных для больного, ведь он становится подростком, переходит из начальной школы в среднюю, заводит новых друзей и вообще активно социализируется. Из-за болезни подросток стыдится себя, не решается звать к себе сверстников или не остается ночевать у них, отказывается от школьных поездок и летнего лагеря.
При энурезе у детей 11 лет лечение во многом зависит от причины, которая вызвала патологию. Как правило, диагностируют и лечат болезнь амбулаторно. В стационаре обычно нет необходимости, кроме случаев, когда энурез возник из-за серьёзных заболеваний почек и мочевого пузыря.
Из-за большого списка причин, могущих вызвать ночное недержание мочи, единой схемы лечения нет. Терапию подбирают в каждом случае индивидуально и только после тщательного обследования назначают медикаментозное лечение.
При обнаружении инфекций мочевыделительной системы врач может назначить курс антибиотиков, при гормональных проблемах – синтетический аналог вазопрессина вещество десмопрессин (например, подъязычные таблетки Минирин). Помимо лекарств также могут быть назначены различные физиотерапевтические процедуры, гимнастика и курс массажа.
Советы родителям при ночном недержании мочи у детей 11 лет.
Специалисты утверждают, что больше половины родителей, чьи дети 11 лет страдают энурезом, не считают эту проблему серьезной, а около 18% взрослых наказывают ребенка за мокрую постель.
Такое недопустимое отношение появляется из-за недостаточной информированности о явлении ночного недержания. Симптомы энуреза, как и любой другой болезни, ребенок не в силах контролировать. А наказание нанесет и без того страдающему больному психологическую травму, от которой он потом может долго не оправиться.
При лечении энуреза у ребенка 11 лет от родителей зависит многое, поэтому просто не наказывать больного недостаточно. Необходимо еще и следить за рационом и питьевым режимом ребенка, расписанием его дня и т.п. Вот несколько полезных рекомендаций, которые помогут эффективно побороть энурез:
• Не давайте ребенку пить за 3 часа до сна. Исключите из меню сильногазированные и искусственные напитки. Различные ягодные морсы (брусничные, клюквенные и т.п.) являются мочегонными, от них пока тоже лучше отказаться. Подойдут для питья негазированная вода, соки, компоты из сухофруктов.
• Ужин ребенку давайте также не позже, чем за три часа до отхода ко сну. Кефир, молоко, фрукты содержат много воды, при этом кефир и яблоки являются еще и мочегонными продуктами. Запить ужин можно сладким чаем, 50–100 мл будет достаточно.
Запить ужин можно сладким чаем, 50–100 мл будет достаточно.
• За час до сна и непосредственно перед сном напомните ребенку, что необходимо сходить на горшок. Горшок должен стоять рядом с постелью, желательно не выключать в комнате свет полностью.
• Не будите ребёнка в туалет среди ночи. Если вы все же сделали это, убедитесь, что больной полностью проснулся и в сознании. Сажать на горшок в полусонном состоянии – не лучшая идея, так как это только способствует закреплению механизмов неосознанного мочеиспускания. К тому же, если ребенок будет знать, что его разбудят, это повлияет на его чувство личной ответственности за сухую постель.
Мама должна стать в период лечения главным помощником и для ребенка, и для врача. Именно от нее он узнает все ценные сведения для анамнеза, поэтому полезно будет вести своеобразный энурезный дневник. Отмечать ночи, когда ребенок мочился в кровать или оставался сухим удобно в современном приложении для смартфонов «Сухие ночи – счастливые дни», которое было разработано специально для мам. Приложение подходит для разных операционных систем и позволяет отслеживать не только частоту «мокрых» ночей, но и регулировать питьевой режим, высчитывать соотношение объема мочевого пузыря и вырабатываемой в организме жидкости в соответствии с возрастной группой и т.д.
Приложение подходит для разных операционных систем и позволяет отслеживать не только частоту «мокрых» ночей, но и регулировать питьевой режим, высчитывать соотношение объема мочевого пузыря и вырабатываемой в организме жидкости в соответствии с возрастной группой и т.д.
Ночное недержание мочи у детей и подростков: ночной энурез
Ночной энурез, определяемый как ночной энурез ночное недержание мочи старше 5 лет поражает многих детей школьного возраста и даже некоторых подростков. Это не серьезная проблема для здоровья, и дети обычно ее перерастают. Тем не менее, ночное недержание мочи может расстраивать детей и родителей.
Важно работать с врачами вашего ребенка, чтобы найти возможные причины и решения. Вот несколько часто задаваемых вопросов.
Насколько распространено ночное недержание мочи у детей школьного возраста и подростков?
Случайные «несчастные случаи» обычны среди детей, приученных к туалету.Около 20% детей имеют некоторые проблемы с ночным недержанием мочи в возрасте 5 лет, и до 10% все еще имеют проблемы с ночным недержанием мочи в возрасте 7 лет. К позднему подростковому возрасту оценочный уровень ночного недержания мочи составляет от 1 до 3% детей. Ночной энурез в 2–3 раза чаще встречается у мальчиков, чем у девочек.
К позднему подростковому возрасту оценочный уровень ночного недержания мочи составляет от 1 до 3% детей. Ночной энурез в 2–3 раза чаще встречается у мальчиков, чем у девочек.
Существует 2 типа ночного энуреза:
- Первичный энурез: ребенок никогда не контролировал мочевой пузырь ночью и всегда мочился в постель.
- Вторичный энурез: ребенок контролировал мочевой пузырь ночью в течение как минимум 6 месяцев, но потерял контроль и теперь снова мочится в постель.
Первичный энурез встречается гораздо чаще. Вторичный энурез у детей старшего возраста или подростков должен быть осмотрен врачом. Ночное недержание мочи в этой возрастной группе может быть признаком инфекции мочевыводящих путей или других проблем со здоровьем, неврологических проблем (связанных с мозгом), стресса или других проблем.
Какие причины ночного недержания мочи?
Хотя не совсем понятно, почему возникает ночное недержание мочи, считается, что это происходит из-за задержки развития по крайней мере в одной из следующих трех областей в ночное время:
- Мочевой пузырь : меньше места в мочевом пузыре ночью
- Почки: Ночью производится больше мочи
- Мозг: не может проснуться во время сна
У младенцев и детей ясельного возраста связи между мозгом и мочевым пузырем не полностью сформированы; мочевой пузырь просто выделяет мочу всякий раз, когда кажется, что он наполнен. По мере того как дети становятся старше, связи между мозгом и мочевым пузырем развиваются. Это позволяет ребенку контролировать, когда мочевой пузырь опорожняется. Этот контроль обычно сначала развивается в дневное время; требуется больше времени, прежде чем это произойдет ночью.
По мере того как дети становятся старше, связи между мозгом и мочевым пузырем развиваются. Это позволяет ребенку контролировать, когда мочевой пузырь опорожняется. Этот контроль обычно сначала развивается в дневное время; требуется больше времени, прежде чем это произойдет ночью.
Другие факторы риска ночного недержания мочи:
- Генетика. Если один из родителей мочится в постель после 5 лет, у их детей может быть такая же проблема примерно в 40% случаев. Если оба родителя мочились в постель в детстве, то вероятность того, что у каждого из их детей возникнет такая же проблема, составляет около 70%.
- Стресс. Это одна из наиболее частых причин вторичного энуреза. Детский опыт
стресс при переезде в новый дом или школу, при разводе родителей, потере родителя или других людей, которых они любят, или при прохождении другого важного жизненного события. Этот стресс может вызвать ночное недержание мочи; лечение стресса может остановить ночное недержание мочи.

- Глубокий сон. Глубокий сон может быть частью нормального развития подростка, равно как и плохой режим сна и слишком мало часов сна.Все это обычное дело во время
период полового созревания и особенно в подростковом возрасте.
- Обструктивное апноэ во сне / храп. В редких случаях ночное недержание мочи возникает из-за
обструктивное апноэ сна и
храпит. У детей с этим заболеванием частично заблокированы дыхательные пути, что может ненадолго останавливать дыхание во время сна. Это может изменить химический баланс мозга, что может вызвать ночное недержание мочи.
- Запор. Мочевой пузырь и кишечник расположены в теле очень близко друг к другу. Запор кишечника (запор) может давить на мочевой пузырь и привести к потере контроля над мочевым пузырем у ребенка. Лечение
в этих случаях запор часто является первым шагом к лечению ночного недержания мочи.
 Если ваш ребенок испытывает боль или напряжение при дефекации, это может способствовать ночному недержанию мочи.
Если ваш ребенок испытывает боль или напряжение при дефекации, это может способствовать ночному недержанию мочи. - Мочевой пузырь или Болезнь почек .Это может иметь место, если у ребенка есть проблемы с контролем мочевого пузыря как днем, так и ночью, а также другие симптомы мочеиспускания, такие как боль при мочеиспускании или потребность в частом мочеиспускании.
- Неврологическая болезнь. Иногда ночное недержание мочи может вызывать заболевание спинного мозга, которое развивается по мере роста или проявляется в раннем детстве. Если у вашего ребенка есть другие симптомы, такие как онемение, покалывание или боль в ногах, можно подумать о заболевании позвоночника. Однако это очень редкая причина ночного недержания мочи.
- Другое медицинские условия и / или лекарства . В редких случаях другие заболевания, например
диабет вызывают энурез у детей.
 Некоторые исследования показывают, что дети с
При синдроме дефицита внимания / гиперактивности чаще возникает энурез, возможно, из-за различий в химическом составе мозга. Некоторые лекарства также могут увеличить вероятность ночного недержания мочи.
Некоторые исследования показывают, что дети с
При синдроме дефицита внимания / гиперактивности чаще возникает энурез, возможно, из-за различий в химическом составе мозга. Некоторые лекарства также могут увеличить вероятность ночного недержания мочи.
Как оценивается ночное недержание мочи?
Врач вашего ребенка сначала соберет полную историю болезни и спросит о любых других симптомах мочеиспускания, таких как частые позывы к мочеиспусканию, необходимость частого «бегать в ванную», боль или жжение во время мочеиспускания.Врач также спросит о режиме сна, о том, как часто ваш ребенок опорожняет кишечник, и о состоянии здоровья семьи. Врач спросит, мочился ли кто-нибудь из родителей ночью в постель в детстве. Наконец, врач может спросить о стрессовых событиях в жизни ребенка, которые могут усугубить проблему.
Ваш ребенок также пройдет полное медицинское обследование, включая простой анализ мочи (общий анализ мочи). Этот тест показывает признаки болезни или инфекции. У большинства детей с энурезом результаты этого теста полностью нормальны.Рентген обычно не нужен.
У большинства детей с энурезом результаты этого теста полностью нормальны.Рентген обычно не нужен.
Есть ли лечение для детей старшего возраста и подростков, которые мочатся в постель?
Да. Однако лечение ночного недержания мочи в первую очередь зависит от того, вызвано ли оно чем-то вроде стресса, с которым необходимо справиться в первую очередь. В целом, у детей, которые принимают активное участие в лечении, больше шансов уменьшить или прекратить ночное недержание мочи.
Сигнализация ночного недержания мочи:
Исследования показывают, что около половины детей, правильно использующих энуретические (ночные) будильники, через несколько недель остаются сухими по ночам.Эти будильники издают звуковой сигнал или вибрируют, когда детское нижнее белье намокает. Со временем мозг обучается связывать чувство потребности в туалет с включением будильника, вставанием и походом в ванную. Эта терапия требует активного участия взрослого, чтобы ребенок полностью проснулся и пошел в ванную, когда сработает будильник.
Лекарства:
Только два препарата были одобрены для лечения ночного недержания мочи — имипрамин и десмопрессин. Важно отметить, что ночное недержание мочи обычно возвращается после прекращения приема лекарств, если только ребенок не перерос в ночной энурез.
Имипрамин хорошо помогает у некоторых детей с ночным энурезом. Существует вероятность передозировки этим лекарством, поэтому важно, чтобы родители строго контролировали, как и когда давать лекарство. An Перед началом приема этого лекарства рекомендуется ЭКГ, хотя не сообщалось о проблемах с сердцем при дозах имипрамина, используемых для лечения ночного недержания мочи. Детям с аномальной ЭКГ не следует принимать это лекарство.
Десмопрессин (DDAVP) помогает уменьшить количество мочи, вырабатываемой вашим организмом.Он улучшает ночное недержание мочи примерно у 40-60% детей. DDAVP выпускается как в форме назального спрея, так и в форме таблеток и принимается перед сном.
 После приема жидкости важно не пить, чтобы снизить риск электролитного дисбаланса. Дополнительное лекарство, оксибутинин, оказалось полезным, особенно у пациентов, которые не реагируют на один только DDAVP и могут применяться в сочетании с ним.
После приема жидкости важно не пить, чтобы снизить риск электролитного дисбаланса. Дополнительное лекарство, оксибутинин, оказалось полезным, особенно у пациентов, которые не реагируют на один только DDAVP и могут применяться в сочетании с ним.
Сохранится ли ночное недержание мочи у моего ребенка во взрослой жизни?
Ночное недержание мочи почти всегда проходит само.Большинство детей вырастут из этого к концу подросткового возраста или раньше. Вторичный энурез может пройти, когда причина будет найдена. Либо лечится, либо поправляется самостоятельно. Если ночное недержание мочи не прекратилось в позднем подростковом возрасте, вашего ребенка следует показать врачу.
Помните
Никогда не медлите, чтобы поговорить о ночном недержании мочи со своим педиатром, чтобы найти решение, которое лучше всего подходит для вашего ребенка и вашей семьи.
Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Лечение проблем с контролем мочевого пузыря и ночного недержания мочи у детей
Как мы с врачом моего ребенка можем лечить проблему с контролем мочевого пузыря?
Когда заболевание вызывает недержание мочи — например, диабет или врожденный дефект мочевыводящих путей — врачи решат проблему со здоровьем, и, скорее всего, недержание мочи прекратится.
Другие распространенные методы лечения недержания мочи включают тренировку мочевого пузыря, сигнализацию влажности, лекарства и домашний уход. Совместная работа важна между вами, вашим ребенком и врачом вашего ребенка. Вы должны вознаграждать ребенка за то, что он следует программе, а не за то, что он остается сухим, потому что ребенок часто не может контролировать недержание мочи.
Если ваш ребенок мочится днем и ночью, врач, скорее всего, сначала лечит дневное недержание мочи. Дети обычно остаются сухими в течение дня, прежде чем они научатся контролировать мочевой пузырь ночью.
Дети обычно остаются сухими в течение дня, прежде чем они научатся контролировать мочевой пузырь ночью.
Дневное увлажнение
Лечение дневного недержания мочи зависит от того, что вызывает недержание мочи, и часто начинается с изменения привычек мочевого пузыря и кишечника. Врач вашего ребенка вылечит любой запор, чтобы твердый стул не давил на мочевой пузырь и не приводил к намоканию.
Тренировка мочевого пузыря
Тренировка мочевого пузыря поможет вашему ребенку быстрее добраться до туалета и может помочь восстановить работу мочевого пузыря, которая не работает должным образом. Программы могут включать
- мочеиспускание по расписанию каждые 2–3 часа, называемое мочеиспусканием по времени.
- мочеиспускание дважды за одно посещение, называемое двойным мочеиспусканием. Этот метод может помочь полностью опорожнить мочевой пузырь у детей с недостаточной активностью или «ленивым» мочевым пузырем или пузырно-мочеточниковым рефлюксом (ПМР).

- расслабляет мышцы тазового дна, чтобы дети могли полностью опорожнить мочевой пузырь. Несколько сеансов биологической обратной связи могут повторно тренировать мышцы, которые не работают вместе, в правильном порядке.
В очень редких случаях врачи могут предложить использовать тонкую гибкую трубку, называемую катетером, для опорожнения мочевого пузыря.Периодическое использование катетера может помочь улучшить контроль над мочевым пузырем у детей со слабым, малоактивным мочевым пузырем.
Медицина
Врач вашего ребенка может посоветовать лекарство для ограничения дневного недержания мочи или предотвращения инфекции мочевыводящих путей (ИМП).
Оксибутинин (дитропан) часто является препаратом первого выбора для успокоения гиперактивного мочевого пузыря, пока ребенок не созреет и не перерастет проблему естественным путем.
Если у вашего ребенка часто возникают инфекции мочевого пузыря, врач может назначить антибиотик, который убивает бактерии, вызывающие инфекции. Врач вашего ребенка может посоветовать принимать антибиотики в низких дозах в течение нескольких месяцев, чтобы предотвратить повторные инфекции мочевого пузыря.
Врач вашего ребенка может посоветовать принимать антибиотики в низких дозах в течение нескольких месяцев, чтобы предотвратить повторные инфекции мочевого пузыря.
Уход и поддержка на дому
Изменения в распорядке дня и поведении вашего ребенка могут значительно улучшить дневное недержание мочи, даже без других процедур. Поощряйте ребенка к
- пользоваться ванной всякий раз, когда возникает позыв.
- Выпейте больше жидкости, в основном воды, если это предложит врач. При употреблении большего количества жидкости образуется больше мочи и больше походов в туалет.
- займите дополнительное время в ванной, чтобы расслабиться и полностью опорожнить мочевой пузырь.
- Избегайте напитков с кофеином или пузырьками, цитрусовых соков и спортивных напитков. Эти напитки могут раздражать мочевой пузырь или выделять лишнюю мочу.
Чтобы преодолеть дневное недержание мочи, детям нужна поддержка родителей и опекунов, а не обвинения или наказание. Может помочь успокоение стресса вашего ребенка — например, стресса из-за рождения ребенка или новой школы. Психолог или психолог могут помочь справиться с тревогой.
Может помочь успокоение стресса вашего ребенка — например, стресса из-за рождения ребенка или новой школы. Психолог или психолог могут помочь справиться с тревогой.
Ночное недержание мочи
Если лечащий врач вашего ребенка предлагает лечение, оно, скорее всего, начнется с способов мотивировать ребенка и изменить его или ее поведение. Следующие шаги включают сигнализацию влажности или лекарства.
Для того, чтобы программа лечения ночного недержания мочи сработала, и родитель, и ребенок должны быть мотивированы. Лечение не всегда полностью останавливает ночное недержание мочи, и, вероятно, будут некоторые неудачи. Тем не менее, лечение может значительно снизить частоту увлажнения постели вашим ребенком.
Мотивационная терапия
Для мотивационной терапии вы и ваш ребенок договариваетесь о способах борьбы с ночным недержанием мочи и вознаграждении за выполнение программы.Ведите записи о задачах и прогрессе вашего ребенка, например в календаре с наклейками..gif) Вы можете вознаградить ребенка за то, что он не забывает пользоваться туалетом перед сном, помогает менять и чистить влажное постельное белье и проводит сухую ночь.
Вы можете вознаградить ребенка за то, что он не забывает пользоваться туалетом перед сном, помогает менять и чистить влажное постельное белье и проводит сухую ночь.
Мотивационная терапия помогает детям контролировать ночное недержание мочи. Многие дети учатся оставаться сухими с помощью этого подхода, а у многих других меньше влажных ночей. Отмена наград, стыда, штрафов и наказаний не работают; ваш ребенок не мочится в постель специально.Если по прошествии 3–6 месяцев у ребенка не наблюдается изменений в мочеиспускании, поговорите с врачом о других методах лечения.
Отслеживание хороших привычек в ванной может помочь детям со временем уменьшить количество влажных дней и ночей. Вознаграждение дается за усилия, потому что ребенок не всегда может контролировать недержание мочи.Сигнализация влажности
Сигнализация влажности обнаруживает первые капли мочи в нижнем белье ребенка и подает звуковой сигнал, чтобы разбудить ребенка. Датчик прикрепляется к одежде или постельному белью вашего ребенка. Сначала вам может потребоваться разбудить ребенка, отвести его или ее в ванную и убрать мокрую одежду и постельное белье.В конце концов, ваш ребенок учится просыпаться, когда его или ее мочевой пузырь полон, и вовремя добираться до ванной.
Сначала вам может потребоваться разбудить ребенка, отвести его или ее в ванную и убрать мокрую одежду и постельное белье.В конце концов, ваш ребенок учится просыпаться, когда его или ее мочевой пузырь полон, и вовремя добираться до ванной.
Сигнализация влажности работает для многих детей и может навсегда положить конец ночному недержанию мочи. Семьям необходимо регулярно пользоваться будильником в течение 3–4 месяцев, пока ребенок учится ощущать свои сигналы и управлять мочевым пузырем. Признаки прогресса обычно появляются в первые несколько недель — более мелкие влажные пятна, меньшее количество сигналов будильника каждую ночь и ваш ребенок просыпается самостоятельно.
Медицина
Врач вашего ребенка может порекомендовать лекарство, если другие методы лечения не помогли.
Десмопрессин (DDAVP) часто является препаратом первого выбора от ночного недержания мочи. Это лекарство замедляет количество мочи, вырабатываемой организмом вашего ребенка за ночь, поэтому мочевой пузырь не переполняется и не протекает.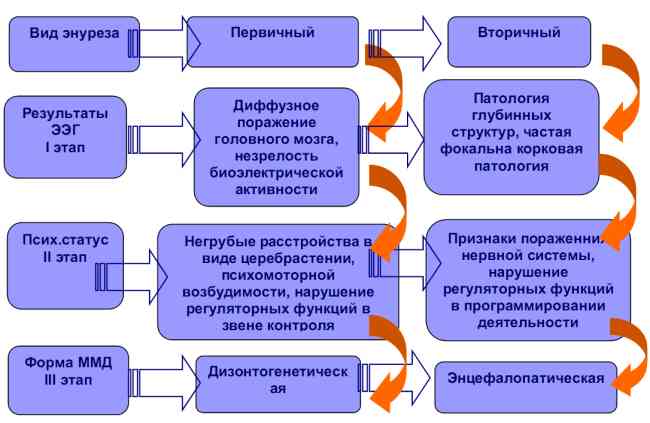 Десмопрессин может работать хорошо, но ночное недержание мочи часто возвращается, когда ребенок перестает принимать лекарство. Вы можете использовать десмопрессин для ночевок, лагеря и других непродолжительных периодов времени. Вы также можете безопасно держать ребенка на десмопрессине в течение длительного времени.
Десмопрессин может работать хорошо, но ночное недержание мочи часто возвращается, когда ребенок перестает принимать лекарство. Вы можете использовать десмопрессин для ночевок, лагеря и других непродолжительных периодов времени. Вы также можете безопасно держать ребенка на десмопрессине в течение длительного времени.
Уход на дому
Изменения в распорядке дня вашего ребенка могут улучшить ночное недержание мочи при использовании отдельно или в сочетании с другими видами лечения.Поощряйте ребенка к
- Выпивает большую часть жидкости утром и после обеда.
- мочиться регулярно в течение дня — каждые 2–3 часа — и непосредственно перед сном, то есть в общей сложности около 4–7 раз в день.
- помочитесь дважды перед сном (с промежутком примерно в полчаса), чтобы полностью опорожнить мочевой пузырь и освободить место для новой мочи, сделанной за ночь.
- Избегайте напитков с кофеином или пузырьками, цитрусовых соков и спортивных напитков.
 Эти напитки могут раздражать мочевой пузырь или выделять лишнюю мочу.
Эти напитки могут раздражать мочевой пузырь или выделять лишнюю мочу.
Как я могу помочь своему ребенку справиться с проблемами контроля над мочевым пузырем?
Ваше терпение, понимание и поддержка жизненно важны, чтобы помочь вашему ребенку справиться с проблемой контроля над мочевым пузырем. Если вы считаете, что причиной недержания мочи у ребенка может быть проблема со здоровьем, запишитесь на прием к лечащему врачу вашего ребенка.
Одежда, постельное белье и носимые принадлежности
Для детей, страдающих от недержания мочи, одежда, которая легко снимается и снимается, может помочь предотвратить несчастные случаи.Будильник наручных часов, настроенный на вибрацию, может в частном порядке напоминать вашему ребенку о посещении туалета без помощи учителя или родителей.
Для детей, которые мочатся в постель, следующие методы могут облегчить жизнь и повысить уверенность ребенка:
- Не оставляйте сухие пижамы и полотенца, чтобы вашему ребенку было легко убраться.

- Положите на кровать водонепроницаемые прокладки и простыни. Ваш ребенок может быстро снять мокрую подстилку и положить ее в корзину. Меньшее количество признаков недержания мочи поможет вашему ребенку меньше смущаться.
- Попросите вашего ребенка помочь с уборкой и стиркой на следующий день. Однако не превращайте это в наказание.
- Обязательно принимайте душ или ванну каждый день, чтобы смыть запах мочи.
- Запланируйте отказ от использования подгузников, тренировочных штанов или одноразовых тренировочных штанов, кроме случаев, когда вы спите вдали от дома. Эти предметы могут помешать вашему ребенку вставать с постели и пользоваться туалетом.
Не будьте привычкой будить ребенка ночью, чтобы сходить в туалет.Исследователи не считают, что это помогает детям преодолеть ночное недержание мочи. 3
Простые процедуры очистки могут дать детям чувство контроля, пока они перерастут ночное недержание мочи.Эмоциональная поддержка
Сообщите ребенку, что ночное недержание мочи очень распространено, и большинство детей его перерастают. Если вашему ребенку 4 года или больше, попросите его рассказать, как остановить или справиться с недержанием мочи. Вовлечение ребенка в поиск решений может дать чувство контроля.
Если вашему ребенку 4 года или больше, попросите его рассказать, как остановить или справиться с недержанием мочи. Вовлечение ребенка в поиск решений может дать чувство контроля.
Может помочь успокоение стресса вашего ребенка — например, стресса по поводу новорожденного или новой школы.Психолог или психолог могут помочь справиться с тревогой.
Список литературы
[3] Ту Н.Д., Баскин Л.С. Ночной энурез у детей: ведение. Сайт UptoDate. https://www.uptodate.com/contents/nocturnal-enuresis-in-children-management. Обновлено 14 июня 2017 г. Проверено 22 августа 2017 г.
Ночное недержание мочи — Диагностика и лечение
Диагноз
В зависимости от обстоятельств ваш врач может порекомендовать следующее, чтобы определить любую первопричину ночного недержания мочи и помочь в выборе лечения:
- Физический осмотр
- Обсуждение симптомов, потребления жидкости, семейного анамнеза, привычек кишечника и мочевого пузыря, а также проблем, связанных с ночным недержанием мочи
- Анализы мочи на наличие признаков инфекции или диабета
- Рентгеновские снимки или другие методы визуализации почек или мочевого пузыря для изучения структуры мочевыводящих путей
- Другие виды анализов или обследований мочевыводящих путей, при необходимости
Лечение
Большинство детей самостоятельно справляются с ночным недержанием мочи. Если лечение необходимо, оно может быть основано на обсуждении вариантов с вашим врачом и определении того, что лучше всего подойдет для вашей ситуации.
Если лечение необходимо, оно может быть основано на обсуждении вариантов с вашим врачом и определении того, что лучше всего подойдет для вашей ситуации.
Если вашего ребенка не особенно беспокоит или не смущает случайная влажная ночь, можно изменить образ жизни — например, полностью отказаться от кофеина и ограничить потребление жидкости вечером. Однако, если изменения в образе жизни не увенчались успехом или если ваш школьник боится намочить постель, ему или ей могут помочь дополнительные процедуры.
При обнаружении основных причин ночного недержания мочи, таких как запор или апноэ во сне, следует устранить до другого лечения.
Варианты лечения ночного недержания мочи могут включать сигнализацию влажности и прием лекарств.
Сигнализация влажности
Эти небольшие устройства с батарейным питанием, которые можно приобрести без рецепта в большинстве аптек, подключаются к чувствительной к влаге прокладке на пижаме или постельном белье вашего ребенка. Когда подушка чувствует влажность, срабатывает сигнал тревоги.
Когда подушка чувствует влажность, срабатывает сигнал тревоги.
В идеале сигнализация влажности срабатывает, когда ваш ребенок начинает мочиться — вовремя, чтобы помочь вашему ребенку проснуться, остановить струю мочи и добраться до туалета. Если ваш ребенок спит крепко, другому человеку, возможно, придется прислушаться к сигналу будильника и разбудить ребенка.
Если вы попробуете сработать сигнализацию влажности, подождите достаточно времени. Часто требуется от одного до трех месяцев, чтобы увидеть любой ответ, и до 16 недель, чтобы получить сухие ночи. Сигнализаторы влажности эффективны для многих детей, несут низкий риск рецидива или побочных эффектов и могут обеспечить лучшее долгосрочное решение, чем лекарства.Эти устройства обычно не покрываются страховкой.
Лекарство
В крайнем случае врач вашего ребенка может назначить лекарства на короткий период времени, чтобы остановить ночное недержание мочи. Определенные виды лекарств могут:
Медленное производство мочи в ночное время.
 Препарат десмопрессин (DDAVP) снижает выработку мочи в ночное время. Но употребление слишком большого количества жидкости с лекарством может вызвать проблемы, и следует избегать десмопрессина, если у вашего ребенка есть такие симптомы, как лихорадка, диарея или тошнота.Обязательно внимательно следуйте инструкции по применению этого препарата.
Препарат десмопрессин (DDAVP) снижает выработку мочи в ночное время. Но употребление слишком большого количества жидкости с лекарством может вызвать проблемы, и следует избегать десмопрессина, если у вашего ребенка есть такие симптомы, как лихорадка, диарея или тошнота.Обязательно внимательно следуйте инструкции по применению этого препарата.Десмопрессин назначается перорально в виде таблеток и предназначен только для детей старше 5 лет. Согласно Управлению по санитарному надзору за качеством пищевых продуктов и медикаментов, назальные спреи десмопрессина (Noctiva, другие) больше не рекомендуются для лечения ночного недержания мочи из-за риска серьезных побочных эффектов.
- Успокоить мочевой пузырь. Если у вашего ребенка маленький мочевой пузырь, антихолинергические препараты, такие как оксибутинин (Дитропан XL), могут помочь уменьшить сокращения мочевого пузыря и увеличить его емкость, особенно если также происходит дневное недержание мочи.
 Этот препарат обычно используется вместе с другими лекарствами и обычно рекомендуется, когда другие методы лечения не дали результата.
Этот препарат обычно используется вместе с другими лекарствами и обычно рекомендуется, когда другие методы лечения не дали результата.
Иногда комбинация лекарств наиболее эффективна. Однако нет никаких гарантий, и лекарства не решают проблему. Ночное недержание мочи обычно возобновляется после прекращения приема лекарств, пока не пройдет само по себе в возрасте, который варьируется от ребенка к ребенку.
Образ жизни и домашние средства
Вот изменения, которые вы можете сделать дома и которые могут помочь:
- Ограничьте потребление жидкости вечером. Очень важно получать достаточное количество жидкости, поэтому нет необходимости ограничивать количество выпитого ребенком в день. Тем не менее, поощряйте питье жидкости утром и в начале дня, так как это может уменьшить жажду вечером. Но не ограничивайте потребление жидкости по вечерам, если ваш ребенок по вечерам занимается спортом или играет в игры.

- Избегайте напитков и продуктов с кофеином. Напитки с кофеином не рекомендуются детям в любое время суток. Поскольку кофеин может стимулировать мочевой пузырь, особенно не рекомендуется его употребление вечером.
- Поощряйте двойное мочеиспускание перед сном. Двойное мочеиспускание — это мочеиспускание перед сном, а затем снова перед сном. Напомните ребенку, что при необходимости можно пользоваться туалетом в ночное время. Используйте небольшие ночники, чтобы ваш ребенок мог легко найти путь между спальней и ванной.
- Поощряйте регулярное использование туалета в течение дня. Днем и вечером предложите ребенку мочиться примерно каждые два часа или, по крайней мере, достаточно часто, чтобы избежать позывов к позывам.
- Предотвратить высыпания. Чтобы предотвратить сыпь от мокрого нижнего белья, помогайте ребенку ополаскивать ягодицы и область гениталий каждое утро.
 Также можно покрыть пораженный участок защитной мазью или кремом для защиты от влаги перед сном. Спросите своего педиатра за рекомендациями по продуктам.
Также можно покрыть пораженный участок защитной мазью или кремом для защиты от влаги перед сном. Спросите своего педиатра за рекомендациями по продуктам.
Альтернативная медицина
Некоторые люди могут попробовать дополнительные или альтернативные методы лечения недержания мочи. Для таких подходов, как гипноз, иглоукалывание, хиропрактика и лечение травами, доказательства эффективности ночного недержания мочи являются слабыми и неубедительными, или такие усилия оказались неэффективными.В некоторых случаях исследования были слишком маленькими или недостаточно тщательными, или и то, и другое.
Обязательно поговорите с врачом вашего ребенка перед началом любой дополнительной или альтернативной терапии. Если вы выберете нетрадиционный подход, спросите врача, безопасно ли это для вашего ребенка, и убедитесь, что он не взаимодействует с какими-либо лекарствами, которые может принимать ваш ребенок.
Помощь и поддержка
Дети не мочатся в постель, чтобы раздражать родителей. Постарайтесь набраться терпения, пока вы и ваш ребенок решаете проблему вместе.Эффективное лечение может включать несколько стратегий, и для достижения успеха может потребоваться время.
Постарайтесь набраться терпения, пока вы и ваш ребенок решаете проблему вместе.Эффективное лечение может включать несколько стратегий, и для достижения успеха может потребоваться время.
- Будьте чуткими к чувствам вашего ребенка. Если ваш ребенок находится в стрессе или тревоге, побудите его или ее выразить эти чувства. Предложите поддержку и ободрение. Когда ваш ребенок чувствует себя спокойным и защищенным, ночная жизнь может стать менее проблемной. При необходимости поговорите со своим педиатром о дополнительных стратегиях борьбы со стрессом.
- План для легкой очистки. Накройте матрас вашего ребенка пластиковым чехлом.Ночью используйте толстое впитывающее белье, чтобы сдерживать мочу. Держите под рукой дополнительные постельные принадлежности и пижамы. Однако избегайте длительного использования подгузников или одноразового нижнего белья.
- Заручитесь помощью вашего ребенка. Если это соответствует возрасту, подумайте о том, чтобы попросить вашего ребенка сполоснуть мокрое нижнее белье и пижаму или поместить эти вещи в специальный контейнер для стирки.
 Принятие на себя ответственности за ночное недержание мочи может помочь вашему ребенку лучше контролировать ситуацию.
Принятие на себя ответственности за ночное недержание мочи может помочь вашему ребенку лучше контролировать ситуацию. - Празднуйте усилия. Ночное недержание мочи является непроизвольным, поэтому не имеет смысла наказывать или дразнить ребенка за то, что он намочил постель. Кроме того, не позволяйте братьям и сестрам дразнить ребенка, который мочится в постель. Вместо этого похвалите ребенка за то, что он следит за порядком отхода ко сну и помогает убираться после несчастных случаев. Используйте систему поощрений с наклейками, если считаете, что это может помочь мотивировать вашего ребенка.
Обретя уверенность, поддержку и понимание, ваш ребенок может с нетерпением ждать предстоящих сухих ночей.
Подготовка к приему
Скорее всего, вы начнете с посещения педиатра вашего ребенка.Однако он или она может направить вас к врачу, специализирующемуся на заболеваниях мочевыводящих путей (детскому урологу или детскому нефрологу).
Вот некоторая информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача.
Что вы можете сделать
Перед назначением составьте список:
- Любые признаки или симптомы, включая любые серьезные, которые могут показаться не связанными с ночным недержанием мочи. Подумайте о том, чтобы вести дневник посещения ребенком туалета, влажных и сухих ночей.Отметьте, когда ваш ребенок ходит в туалет и чувствовал ли он необходимость помочиться. Также обратите внимание, сколько жидкости выпивает ваш ребенок, особенно после ужина.
- Ключевая личная информация, , включая любые серьезные стрессы или недавние изменения в жизни.
- Любой семейный анамнез ночное недержание мочи, включая братьев и сестер или родителей.
- Все лекарства, витамины, травы и другие добавки , которые принимает ваш ребенок, и их дозировки.

- Вопросы, которые следует задать врачу вашего ребенка, чтобы вы могли проводить вместе как можно больше времени.
Некоторые основные вопросы, которые следует задать своему врачу, могут включать:
- Что заставляет моего ребенка мочиться в постель?
- Когда он или она может перерасти мочиться в постель?
- Какие методы лечения доступны и какие вы рекомендуете? Есть ли побочные эффекты?
- Есть ли альтернативы основному подходу, который вы предлагаете?
- Должен ли мой ребенок соблюдать какие-либо ограничения по употреблению алкоголя?
- Могу ли я иметь какие-нибудь брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы во время приема.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Будьте готовы ответить на них, чтобы зарезервировать время, чтобы обсудить любые моменты, на которых вы хотите сосредоточиться. Ваш врач может спросить:
Ваш врач может спросить:
- Есть ли в семейном анамнезе ночное недержание мочи?
- Ваш ребенок всегда мочился в постель или это началось недавно?
- Как часто ваш ребенок мочится в постель?
- Бывают ли периоды времени, когда ваш ребенок не мочится в постель?
- Ваш ребенок сухой в течение дня?
- У вашего ребенка несчастные случаи со стулом?
- Ваш ребенок жалуется на боль или другие симптомы при мочеиспускании?
- Ваш ребенок сталкивается с какими-либо серьезными изменениями в жизни или другими стрессами?
- Если вы проживаете отдельно или в разводе, проживает ли ваш ребенок поочередно в доме каждого из родителей, и происходит ли ночное недержание мочи в обоих домах?
- Как вы реагируете на ночное недержание мочи?
Октябрь26, 2017
Лекарства от ночного недержания мочи: | Национальный фонд почек
Десмопрессинацетат (DDAVP)
DDAVP — это лекарство для лечения детей с ночным недержанием мочи. Хотя DDAVP не излечивает это состояние, он помогает лечить симптомы, пока ребенок принимает препарат. Многочисленные исследования сообщают о сокращении количества влажных ночей.
Хотя DDAVP не излечивает это состояние, он помогает лечить симптомы, пока ребенок принимает препарат. Многочисленные исследования сообщают о сокращении количества влажных ночей.
DDAVP — это искусственная копия обычного химического вещества в организме, которое контролирует выработку мочи. Терапевтический эффект DDAVP может быть связан с уменьшением выработки мочи в течение ночи или, возможно, с влиянием на возбуждение.
Во многих исследованиях предпринимались попытки определить детей, которые с наибольшей вероятностью будут реагировать на DDAVP. Дети постарше более отзывчивы. Дети с нормальной емкостью мочевого пузыря с большей вероятностью ответят на лечение, чем дети с маленьким размером мочевого пузыря.
Препарат можно принимать в виде назального спрея или таблеток. Однако у планшета есть ряд преимуществ. Если у вашего ребенка нет проблем с глотанием таблеток, таблетка будет более незаметной для ночевки и других особых случаев. Кроме того, планшет сообщил о лучшей скорости отклика. Спрей для носа может пострадать от заложенности носа от простуды или аллергии. DDAVP следует давать перед сном. Поскольку он работает сразу, его не нужно давать каждый день, чтобы он был эффективным.
Спрей для носа может пострадать от заложенности носа от простуды или аллергии. DDAVP следует давать перед сном. Поскольку он работает сразу, его не нужно давать каждый день, чтобы он был эффективным.
DDAVP имеет мало побочных эффектов. Наиболее частыми побочными эффектами спрея для носа являются дискомфорт в носу, кровотечение из носа, боль в животе и головная боль. Единственный серьезный побочный эффект, отмеченный у детей, получавших DDAVP, — судороги из-за водной интоксикации. Эту серьезную проблему можно предотвратить, соблюдая осторожность, чтобы не переборщить с жидкостью в любой вечер, когда принимается DDAVP.Детям следует принимать только один восьмиразовый стакан жидкости за ужином, не более 8 унций между ужином и отходом ко сну и ничего не пить за два часа до сна. Ранние симптомы водной интоксикации включают головную боль, тошноту и рвоту. При появлении этих симптомов прием лекарства следует прекратить и немедленно показать ребенка врачу. Следует проявлять осторожность у детей с синдромом дефицита внимания и гиперактивности, поскольку они часто бывают импульсивными. Этим детям может потребоваться особенно тщательный контроль за потреблением жидкости.
Этим детям может потребоваться особенно тщательный контроль за потреблением жидкости.
Вернуться к началу
ИМИПРАМИН
Имипрамин уже много лет успешно используется для лечения детей с ночным недержанием мочи. О полной сухости сообщалось у 10-50% пациентов. У некоторых детей, которые не полностью высохли, наблюдается значительное улучшение.
Не совсем понятно, как действует этот препарат. Несмотря на то, что имипрамин является разновидностью антидепрессанта, нет никаких оснований предполагать, что депрессия играет роль в причине недержания мочи.
Этот тип наркотиков, как полагают, действует одним из нескольких способов:
- путем изменения режима сна и пробуждения ребенка
- путем воздействия на время, в течение которого ребенок может удерживать мочу в мочевом пузыре, или
- путем уменьшения количества выделяемой мочи. .
Имипрамин обычно не используется для лечения ночного недержания мочи у детей в возрасте от 6 до 7 лет. Было обнаружено, что у детей старшего возраста показатели успеха выше. Как и в случае со всеми лекарствами, применяемыми для лечения ночного недержания мочи, если прием препарата прекратится, энурез может повториться.
Было обнаружено, что у детей старшего возраста показатели успеха выше. Как и в случае со всеми лекарствами, применяемыми для лечения ночного недержания мочи, если прием препарата прекратится, энурез может повториться.
Обычная доза имипрамина принимается за 1-2 часа до сна для детей от 6 до 8 лет. Более высокая доза необходима для детей старшего возраста и подростков. После трех-шести месяцев приема препарата ребенок должен быть осмотрен врачом.Если у ребенка снова началось мочеиспускание, можно возобновить повторный курс лечения.
Очень важно принимать препарат в количестве, назначенном врачом. Незначительные побочные эффекты имипрамина включают раздражительность, бессонницу, сонливость, снижение аппетита и, в редких случаях, неприятные изменения личности. Однако у большинства детей, принимающих имипрамин при ночном недержании мочи, эти побочные эффекты не наблюдаются. Если они все же возникают, побочные эффекты можно легко обратить вспять, уменьшив или прекратив прием лекарства. Более серьезное беспокойство вызывает то, что имипрамин может привести к смерти в случае передозировки, поэтому его следует хранить в недоступном для детей месте и закрывать детской крышкой. У детей зарегистрированы случайные передозировки.
Более серьезное беспокойство вызывает то, что имипрамин может привести к смерти в случае передозировки, поэтому его следует хранить в недоступном для детей месте и закрывать детской крышкой. У детей зарегистрированы случайные передозировки.
Вернуться к началу
АНТИХОЛИНЕРГИИ
Антихолинергические препараты, такие как оксибутинин (дитропан) или гиосиамин (левсинекс), уменьшают или останавливают сокращения мочевого пузыря и увеличивают емкость мочевого пузыря. Антихолинергические препараты могут быть полезны детям, у которых дневное недержание мочи из-за сокращений мочевого пузыря и / или небольшой емкости мочевого пузыря.Полезная формула для оценки нормального объема мочевого пузыря у детей: возраст в годах + 2 = унции.
Сами по себе антихолинергические препараты обычно не помогают детям с изолированным ночным недержанием мочи без каких-либо проблем с мочеиспусканием в дневное время. Однако некоторые дети с ночным недержанием мочи, которые не реагируют только на DDAVP, будут реагировать на комбинацию DDAVP и холинолитиков. Это часто верно для ребенка с пониженной функциональной емкостью мочевого пузыря. Причина этого подхода заключается в том, что DDAVP снижает диурез в ночное время, в то время как холинолитики увеличивают объем ночного мочевого пузыря.Вместе эти препараты могут предотвратить ночное недержание мочи, не давая мочевому пузырю наполняться ночью.
Это часто верно для ребенка с пониженной функциональной емкостью мочевого пузыря. Причина этого подхода заключается в том, что DDAVP снижает диурез в ночное время, в то время как холинолитики увеличивают объем ночного мочевого пузыря.Вместе эти препараты могут предотвратить ночное недержание мочи, не давая мочевому пузырю наполняться ночью.
Для детей старше 6 лет доза оксибутинина (Дитропан XL) назначается один раз в день детям с симптомами дневного недержания мочи. Другой антихолинергический препарат, гиосамин, также доступен в капсулах длительного действия. Обычная дозировка — один гиосиамин два раза в день. Детям с изолированным ночным недержанием мочи требуется только доза оксибутинина или гиосиамина перед сном. Общие побочные эффекты — сухость во рту и покраснение лица.Иногда, когда ребенок подвергается воздействию жаркой погоды, может возникнуть покраснение. Передозировка может привести к нечеткости зрения и галлюцинациям. Меньше побочных эффектов было зарегистрировано при применении нового антихолинергического препарата, толтеродина (Детрол), который более специфичен по своему действию на мочевой пузырь. Однако этот препарат еще не одобрен для применения у детей до двенадцати лет.
Однако этот препарат еще не одобрен для применения у детей до двенадцати лет.
Вернуться к началу
РЕЗЮМЕ
Медикаментозную терапию ночного недержания мочи лучше всего рассматривать как лечение, а не лекарство.Поэтому большинству детей требуется длительное лечение, чтобы предотвратить возвращение ночного недержания мочи.
Сообщенные показатели ответа аналогичны для DDAVP и имипрамина. DDAVP дороже имипрамина, но имеет меньше побочных эффектов и менее токсичен. DDAVP плюс холинолитики могут быть полезны некоторым детям с небольшой емкостью мочевого пузыря. Антихолинергические препараты также могут помочь детям с небольшой емкостью мочевого пузыря, частыми позывами в дневное время, ургентными позывами и / или недержанием мочи. Однако сами по себе холинолитики не помогли детям с ночным недержанием мочи.
Как остановить ночное недержание мочи: решения для устранения недержания мочи
В возрасте 7 лет Билли получал приглашения на ночлег от друзей. Он хотел пойти, но возникла проблема: как остановить ночное недержание мочи.
Он хотел пойти, но возникла проблема: как остановить ночное недержание мочи.
Ночное недержание мочи было постоянной проблемой для Билли, говорит его мать, Джейн (настоящее имя вымышлено) из Бетесды, штат Мэриленд. У двух ее старших детей не было проблем, но Билли, похоже, не мог оставаться сухим. «Он хотел стать сухим, чтобы пойти на ночевку», — говорит она.
У Билли много компаний: 20% 5-летних и 10% 6-летних страдают энурезом, говорит Американская академия педиатрии.Большинство из них вырастают из этого, и обычно ничего серьезного не происходит. Но статистика и исследования не облегчили Билли ночевку.
Итак, Джейн обсудила эту тему с педиатром Билли и услышала хорошие новости. Существует множество решений для лечения ночного недержания мочи, от простых систем «вознаграждения» до использования будильников для мочеиспускания — стратегия, которая в конечном итоге сработала для Билли.
Вот что нужно знать родителям, которые хотят помочь своему ребенку избавиться от ночного недержания мочи.
Устранение заблуждений относительно ночного недержания мочи
Прежде чем педиатры предложат конкретное решение или лечение ночного недержания мочи, большинство из них стремятся просвещать родителей.
Ночное недержание мочи «часто передается по наследству», — говорит Говард Дж. Беннет, доктор медицины, педиатр из Вашингтона, округ Колумбия, автор книг Waking Up Dry, и педиатр Билли. Обычно ребенок становится сухим примерно в том же возрасте, что и родитель. И что бы вы ни думали, ночное недержание мочи — это , а не из-за лени или злобы, два распространенных заблуждения, говорят педиатры.
Согласно исследованию, опубликованному в журнале Journal of Urology, вместо того, чтобы пробовать лекарства самостоятельно, вы можете ускорить процесс. Исследователи обнаружили, что, когда дети следовали советам своего педиатра о растворах для ночного недержания мочи, они высыхали раньше, чем группа детей, чьи родители самостоятельно выбрали лечение, чтобы остановить ночное недержание мочи.
Ночное недержание мочи: исключение медицинских проблем
Затем врачи внимательно изучают историю болезни и исключают медицинские причины, такие как запор или инфекция. В большинстве случаев ночное недержание мочи — это то, что врачи называют первичным энурезом, то есть ребенок всегда мочился в постель.Врачи считают, что это обычно вызвано задержкой созревания механизмов, контролирующих мочевой пузырь.
Продолжение
Но если ночное недержание мочи возникает после того, как ребенок высох в течение года или около того, это называется вторичным энурезом, и врачи должны более внимательно изучить причину. Вторичный энурез может возникнуть в результате психологического стресса или травмы, и ребенку может потребоваться консультация или другое лечение.
Если не удается найти медицинские или психологические причины ночного недержания мочи, семья может найти способы помочь ребенку избавиться от ночного недержания мочи.
Как остановить ночное недержание мочи: будильники мочевого ложа
Сигналы мочевого ложа обычно считаются наиболее эффективным средством лечения ночного недержания мочи на длительный срок.
Сигнализаторы доступны в нескольких различных стилях, но все они включают датчик влажности и сигнализацию. Одна модель, например, включает датчик влажности, который надевается на нижнее белье или пижаму, прикрепленный к сигнальному ящику, который надевается на рубашку. Датчик почти сразу определяет влажность и подает сигнал тревоги, предупреждая ребенка, чтобы он встал и пошел в ванную.
В отчете, обобщающем медицинские данные о методах лечения ночного недержания мочи, таких как сигналы тревоги, поведенческие вмешательства, такие как вознаграждение и лекарства, сигналы тревоги были признаны наиболее эффективными. Исследование было опубликовано в журнале Journal of Wound Ostomy Continence Nursing .
Продолжение
В другом исследовании, опубликованном в журнале Journal of Pediatric Child Health , исследователи обнаружили, что 79% из 505 детей, которые носили постельные будильники, достигли высыхания в течение примерно 10 недель (половина — дольше, половина — меньше).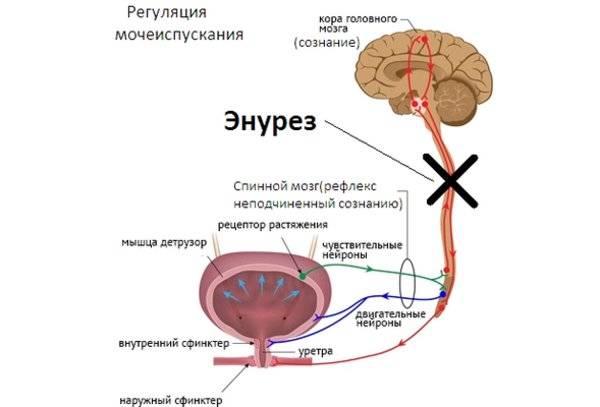 Шесть месяцев спустя 73% этих детей все еще были сухими.
Шесть месяцев спустя 73% этих детей все еще были сухими.
В то время как многие родители сначала пробуют другие стратегии еще до того, как обсудить ночное недержание мочи со своим педиатром, некоторые сразу же переходят к включению будильника.
Как избавиться от ночного недержания мочи: награды за сухие ночи
Элеонора и ее муж Рэй перешли к другой общей стратегии — системе вознаграждений. Это может включать в себя подарить ребенку небольшую игрушку после сухой ночи или наградить его поездкой в парк или куда-нибудь еще, куда он захочет.Элеонора и Рэй купили маленькие призы, такие как книжки-раскраски и резиновые мячи, и приклеили их на стену, чтобы Майкл мог на них смотреть.
Продолжение
«Когда у него была удачная ночь, он выбирал приз», — говорит Элеонора. «Это работало какое-то время».
Что-нибудь особенное для ребенка может быть использовано в качестве награды, говорит Роберт Мендельсон, доктор медицины, Портленд, штат Орегон, педиатр, который часто консультирует родителей по вопросам ночного недержания мочи. «Нагрузка на похвалы тоже», — говорит он. «Каждый раз, когда ребенок высыхает по утрам, скажите ему, какие он классный», — говорит он.«Поздравьте их, скажите им:« Вы станете большим мальчиком или девочкой »».
«Нагрузка на похвалы тоже», — говорит он. «Каждый раз, когда ребенок высыхает по утрам, скажите ему, какие он классный», — говорит он.«Поздравьте их, скажите им:« Вы станете большим мальчиком или девочкой »».
Как остановить ночное недержание мочи: «Лифтинг»
Элеонора и Рэй также попробовали технику, называемую «лифтинг». Эта стратегия заключается в том, чтобы убедиться, что ваш ребенок идет в ванную прямо перед сном, а затем разбудить его после того, как он проспал два или три часа, и отвести в туалет.
«Мы ходили два раза за ночь», — говорит Элеонора. «Один в 11, а другой в 2:30 утра. Мой муж получил 2:30.«
Терпение победило.« Это не сработало сразу », — говорит она.« Мы делали это более шести недель ». Внезапно, в один прекрасный день он не промок. Не знаю, было ли это поднятием тяжестей или просто временем. «Я думаю, что он только что отрастил это», — говорит Элеонора, которая с облегчением.
«Подъем может быть полезной временной мерой, пока вы ждете, пока дети высохнут сами. , — соглашается Беннет.
, — соглашается Беннет.
Как остановить ночное недержание мочи: тренировка мочевого пузыря
Еще одна стратегия — помочь ребенку отсрочить мочеиспускание в течение дня.Используя таймер для яиц, вы просите ребенка сказать вам, когда он должен уйти, а затем просите его подождать еще несколько минут. Говорят, вы начинаете с пяти минут и каждый раз добавляете пару минут. Цель — 45 минут.
Но этот процесс требует времени, и вы должны делать это каждый день, — говорит он. Если достаточно взрослый, целеустремленный ребенок может делать это самостоятельно.
Как остановить ночное недержание мочи: ограничение жидкости
Широко предлагается ограничить количество жидкости в ночное время, но это может быть сложно.40-летняя Элеонора из Уэст-Ковина, штат Калифорния, пыталась убирать жидкости каждую ночь в 19:00. когда она пыталась помочь своему сыну Майклу, которому сейчас 4 1/2, оставаться сухим всю ночь.
Потом перенесла на 18:00. «Он начал просить меня немного выпить, и мне стало так плохо», — говорит она. Она говорит, что смотреть ему в глаза, когда он умолял о глотке, было для нее слишком много. «Так что я больше не мог этого делать».
Она говорит, что смотреть ему в глаза, когда он умолял о глотке, было для нее слишком много. «Так что я больше не мог этого делать».
«Я не рекомендую ограничивать потребление жидкости, если это не идея ребенка», — говорит Беннетт. «В противном случае дети видят в этом наказание.»
Средства для ночного недержания мочи: водонепроницаемые простыни
Пластиковые простыни и одноразовое нижнее белье могут спасти здоровье и спасти матрасы. Вы также можете использовать метод« двойного пузыря »для изготовления кровати. Сложите пластиковую простыню, обычную простыню и одеяло; затем повторите
Научите ребенка снимать верхний слой одежды и заправлять свежую постель. Также держите у постели свежую пижаму или одноразовое нижнее белье, чтобы их можно было легко переодеть в сухие.
Средства для ночного недержания мочи: Штаны для супер тренировок
Также могут помочь супервпитывающие тренировочные брюки, предназначенные для использования в ночное время. Беннетт говорит родителям, что они могут использовать их, когда ребенку 4, 5 или 6 лет.
Беннетт говорит родителям, что они могут использовать их, когда ребенку 4, 5 или 6 лет.
К 7 годам они обычно предлагают попробовать что-нибудь еще.
Лечение ночного недержания мочи: лекарства
Лекарства обычно действуют, пока ребенок их принимает, но как только они прекратятся, ночное недержание мочи обычно начинается снова. И лекарства могут иметь побочные эффекты.
Среди вариантов лечения ночного недержания мочи — десмопрессин (DDAVP), синтетическая копия химического вещества, контролирующего выработку мочи, которое вводится перед сном.Он доступен в таблетках и формах назального спрея, но назальный спрей больше не показан для первичного лечения ночного недержания мочи, согласно предупреждению, выпущенному FDA в конце 2007 года. Агентство ссылается на риски, связанные с тем, что назальный спрей вызывает низкий уровень натрия в крови, в свою очередь. возможно, приводящие к припадкам и смерти.
Беннет иногда временно назначает DDAVP в форме таблеток, возможно, чтобы помочь ребенку оставаться сухим во время ночевки или в лагере. «Он срабатывает сразу же, если вы принимаете правильную дозу», — говорит он. Он попробует дозу до того, как понадобится, чтобы убедиться, что он выбрал эффективную.
«Он срабатывает сразу же, если вы принимаете правильную дозу», — говорит он. Он попробует дозу до того, как понадобится, чтобы убедиться, что он выбрал эффективную.
Продолжение
Другой вариант лечения — имипрамин (тофранил, тофранил-ПМ), антидепрессант, который может снижать выработку мочи, влияя на количество времени, в течение которого ребенок может задерживать мочу в мочевом пузыре, или другими способами.
Лекарства от ночного недержания мочи могут помочь в социальной ситуации, например, ночевки, но, по данным Американской академии педиатрии, обычно являются последним средством. Они не рекомендуются детям младше 5 лет.
Решения при ночном недержании мочи: истории успеха
Семья Джейн испробовала большинство методов «сделай сам» с Билли, прежде чем включить будильник, потому что все остальное не помогло.
Использование будильника для кроватей требует приверженности родителей и детей, по словам Беннета, который говорит, что работал неоплачиваемым консультантом, помогая компаниям, производящим кроватную сигнализацию, разрабатывать продукты. По его словам, на работу уходит разное количество времени.
По его словам, на работу уходит разное количество времени.
«Поначалу даже будильник не разбудил его», — вспоминает Джейн. «Нам придется его разбудить». Дела стали лучше. «Это будит их все быстрее и быстрее. Нам потребовалось пару месяцев, чтобы сработал будильник, а потом все сработало».
Продолжение
«Потребовалось около шести месяцев, пока он полностью не высох.А примерно через год у него случился рецидив. Мы снова включили будильник, и через неделю он был в порядке ».
Но Сьюзен, ее муж Марк и их сын Майк (имена вымышленные), которому тогда было 6 лет, пережили гораздо более драматический опыт использования будильника на кровати. В течение недели после включения будильника он высох. «У него были проблемы по крайней мере три или четыре раза в неделю», — говорит Сьюзен. После того, как будильник сработал, она радостно говорит: «Он ушел от парня, который намочил постель. несколько раз в неделю парню, у которого никогда не было проблем.«
Решения при ночном недержании мочи: окупаемость
Поощрение имеет решающее значение, когда вы работаете, чтобы помочь вашему ребенку оставаться сухим, — говорит Мендельсон. Он призывает родителей, которые мочили постель в детстве, рассказывать своим детям — и говорить им, в каком возрасте они высохли. Это «указывает на наследственную природу проблемы» и помогает детям понять, что в конечном итоге они получат контроль над проблемой, — говорит он.
Он призывает родителей, которые мочили постель в детстве, рассказывать своим детям — и говорить им, в каком возрасте они высохли. Это «указывает на наследственную природу проблемы» и помогает детям понять, что в конечном итоге они получат контроль над проблемой, — говорит он.
Продолжение
Какой бы метод ни помогал ребенку оставаться сухим, большинство родителей и детей испытывают облегчение, когда преобладают сухие ночи.Элеонора, которая использовала систему вознаграждений, считает сухие ночи вехой, которая может даже превзойти другие важные, такие как обучение ходьбе или начало дошкольного образования.
«Этот выигрывает», — радостно говорит она. «Это самая большая веха, которую мы достигли».
Ночное недержание мочи у детей и малышей: советы родителям
Как бы они ни старались, ваш ребенок не может прожить ночь без ночного недержания мочи. Вы разочарованы, они разочарованы. Вы беспокоитесь, что что-то может быть не так.
Обычно ночное недержание мочи со временем проходит, и редко что-то серьезно не так. Однако иногда требуется медицинская помощь. Вот несколько ответов на многие вопросы, которые могут у вас возникнуть о недержании мочи у детей.
Однако иногда требуется медицинская помощь. Вот несколько ответов на многие вопросы, которые могут у вас возникнуть о недержании мочи у детей.
Насколько распространено ночное недержание мочи у детей?
Около 40% 3-летних детей мочатся в постель. Специалисты не до конца понимают, почему один ребенок продолжает мочиться в постель, а другой — нет. Это может быть вопрос развития. Иногда мочевой пузырь ребенка просто недостаточно развит, чтобы хранить мочу на всю ночь.Иногда ребенок еще не освоил способность распознавать, когда мочевой пузырь наполнен, просыпаться и идти в ванную.
Что «нормально» при ночном недержании мочи?
Диапазон очень широк в отношении ночного недержания мочи. Как правило, ребенок приучается к туалету в возрасте от 2 до 4 лет. Но некоторые не смогут оставаться сухими всю ночь, пока не станут старше. К 5-6 годам 85% детей могут оставаться сухими, но некоторые дети время от времени мочатся в постель до 10-12 лет.
Продолжение
Иногда высохший ночью ребенок снова начинает мочиться в постель. Это может быть вызвано стрессом в семье или школьными проблемами. По мере взросления детских систем вероятность их намокания по ночам снижается. К подростковому возрасту или намного раньше почти все дети, которые мочились в постель, переросли эту проблему, и лишь у одного процента или меньше по-прежнему возникают проблемы.
Это может быть вызвано стрессом в семье или школьными проблемами. По мере взросления детских систем вероятность их намокания по ночам снижается. К подростковому возрасту или намного раньше почти все дети, которые мочились в постель, переросли эту проблему, и лишь у одного процента или меньше по-прежнему возникают проблемы.
У большинства детей школьного возраста, которые мочатся в постель по ночам, наблюдается то, что врачи называют «первичным энурезом». У них никогда не было контроля над мочевым пузырем в ночное время.Семейный анамнез также играет роль в недержании мочи у детей. Если вы в детстве мочили постель, не удивляйтесь, когда это сделает и ваш ребенок.
Когда следует поговорить с педиатром о ночном недержании мочи?
Разумеется, поднимайте эту тему каждый раз, когда вас беспокоит ночное недержание мочи. Если ваш ребенок высох, а затем начал мочиться в постель, немедленно сообщите об этом педиатру. Врач вашего ребенка может осмотреть вашего ребенка, чтобы убедиться, что проблема не связана со стрессом или основным заболеванием. Такая вероятность мала. Только 1% всех проблем с ночным недержанием мочи связаны с диабетом, инфекциями, аномалиями мочевого пузыря или почек или другим заболеванием. Если у вашего ребенка есть какие-либо необычные симптомы, такие как жжение при мочеиспускании или мочеиспускание с кровью, немедленно обратитесь к врачу.
Такая вероятность мала. Только 1% всех проблем с ночным недержанием мочи связаны с диабетом, инфекциями, аномалиями мочевого пузыря или почек или другим заболеванием. Если у вашего ребенка есть какие-либо необычные симптомы, такие как жжение при мочеиспускании или мочеиспускание с кровью, немедленно обратитесь к врачу.
Как я могу помочь доктору вылечить ночное недержание мочи у моего ребенка?
Чтобы помочь вашему ребенку решить проблему ночного недержания мочи, станьте хорошим детективом дома. Будьте готовы ответить на следующие вопросы:
- Есть ли в семейном анамнезе ночное недержание мочи?
- Вызывают ли определенные состояния или продукты и напитки больше эпизодов ночного недержания мочи?
- Ваш ребенок пьет жидкость перед сном?
- Есть ли необычные симптомы, например, кровавая моча?
Что дальше при лечении ночного недержания мочи?
Ваш педиатр может назначить анализ мочи, чтобы определить, есть ли инфекция мочевыводящих путей, которая может вызвать ночное недержание мочи. Врач также может запросить другие тесты для проверки здоровья мочевыводящей системы вашего ребенка.
Врач также может запросить другие тесты для проверки здоровья мочевыводящей системы вашего ребенка.
Что еще можно сделать с ночным недержанием мочи у детей?
Чтобы уменьшить ночное недержание мочи, ваш педиатр может предложить ряд мер, например следующие:
- Ограничьте употребление жидкости перед сном.
- Используйте устройство сигнализации, которое будит ребенка, как только обнаруживается влажность. Это «кондиционная тренировка», которая при постоянном и постоянном использовании в течение трех-четырех месяцев, кажется, дает результат в 75% случаев.Устройства недороги и легко доступны, и их следует попробовать перед приемом любых лекарств.
- Попробуйте лекарства, отпускаемые по рецепту, которые заставляют организм вырабатывать меньше мочи ночью. Обычно это не вариант, пока ребенку не исполнится 7 лет, и другие методы не дали результата.
Как я могу помочь своему ребенку во время лечения ночного недержания мочи?
Убедите ребенка, что ночное недержание мочи у детей является обычным явлением. Стыдиться нечего, и почти все дети со временем перерастают это.Убедитесь, что братья и сестры тоже это понимают. Не позволяйте им дразнить эну.
Стыдиться нечего, и почти все дети со временем перерастают это.Убедитесь, что братья и сестры тоже это понимают. Не позволяйте им дразнить эну.
Как помочь ребенку перестать мочиться в постель — Основы здоровья от клиники Кливленда
Вы разочарованы. Вы измученный. Ваш ребенок уже ходит в школу — а он все еще мочится в постель ночью, вечером. Вы пробовали ограничить потребление жидкости после ужина. Ты разбудил своего ребенка встал посреди ночи и попросил их сходить в ванную. Все еще нет удача.
Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Вы не одиноки. Родители часто беспокоятся о ночном недержании мочи у своих детей — проблеме, определяемой как «непроизвольное мочеиспускание у детей в возрасте 5 лет и старше». Но на самом деле около 15% детей в США все еще мочатся в постель в 5 лет.
Чтобы помочь родителям справиться с этой проблемой, мы обратились к Чарльзу Квону, доктору медицины, детскому нефрологу, и Одри Ри, доктору медицины, детскому урологу.
Должен Я беспокоюсь?
Доктор Квон говорит, что ночное недержание мочи не вызывает беспокойства, пока вашему ребенку не исполнится 7 лет.
Когда ваш ребенок старше 7 лет и все еще мочится в постель, вы можете поговорить с лечащим врачом вашего ребенка, детским нефрологом или урологом. Основная проблема обычно — это еще не созревший мочевой пузырь.
Также имейте в виду, что около 15% детей в возрасте 5 лет и старше фактически перестают мочиться в постель каждый год.
«Когда я встречаю ребенка, который мочится в постель, вероятность того, что это мальчик, в два раза выше. У него обычно нет других проблем со здоровьем », — говорит доктор Квон.
Доктор Квон говорит, что родители обычно расстраиваются, потому что это постоянная проблема — и всем нужно немного поспать. Также есть вероятность, что недержание мочи в семье было семейным. Для борьбы с ночным недержанием мочи врачи предлагают:
Также есть вероятность, что недержание мочи в семье было семейным. Для борьбы с ночным недержанием мочи врачи предлагают:
- Время смены для питья . Увеличьте потребление жидкости в начале дня и уменьшите его позже в течение дня.
- График перерывов в туалет . Сделайте так, чтобы у вашего ребенка был регулярный график мочеиспускания (каждые два-три часа) и прямо перед сном.
- Подбадривайте . Сделайте так, чтобы ваш ребенок был доволен прогрессом, постоянно награждая его за успехи.
- Устраняет раздражители мочевого пузыря. На ночь начните с отказа от кофеина (например, шоколадного молока и какао). А если это не помогает, откажитесь от цитрусовых соков, искусственных ароматизаторов, красителей (особенно красных) и подсластителей.Многие родители не осознают, что все это может раздражать мочевой пузырь ребенка.
- Избегайте перегрузки из-за жажды. Если школы позволяют, дайте ребенку бутылку с водой, чтобы он мог пить постоянно весь день.
 Это позволяет избежать чрезмерной жажды после школы.
Это позволяет избежать чрезмерной жажды после школы. - Подумайте, не является ли причиной запор. Поскольку прямая кишка находится сразу за мочевым пузырем, запоры могут проявляться как проблемы с мочевым пузырем, особенно ночью. Это затрагивает примерно одну треть детей, которые мочатся в постель, хотя дети вряд ли узнают или поделятся информацией о запоре.
- Не будите детей для мочеиспускания. Случайно разбудить ребенка ночью и попросить его помочиться по требованию — тоже не ответ. Это только приведет к еще большей бессоннице и разочарованию.
- Более ранний отход ко сну . Часто дети спят, потому что просто не высыпаются.
- Сократите экранное время, особенно перед сном . Улучшение гигиены сна может помочь их разуму замедлиться, чтобы они могли лучше спать.
- К наказанию не прибегать. Злость на ребенка не помогает ему учиться. В этом процессе не обязательно должен быть конфликт.

Лекарства: обычно не рекомендуется
Несмотря на то, что существуют лекарства (в том числе синтетическая форма гормона), которые могут помочь при ночном недержании мочи, доктор Ри не прописывает их, если ребенок уже не принимал лекарства другим поставщиком.
«Есть побочные эффекты», — сказала она. говорит. «К тому же это временное средство, пластырь, когда мы хотим, чтобы общее решение.”
Делает мой ребенок
хочет, чтобы учился?Семьи часто задаются вопросом, намеренно ли у ребенка ночное недержание мочи. Родители спросят: «Разве они не хотят поправиться?» Доктор Квон часто говорит родителям, что это, как правило, не их вина и не вина их детей. «Я говорю им, чтобы они не слишком нервничали, потому что этот вопрос часто решается сам по себе», — говорит он.
Доктор Ри добавляет, что также важно поговорить со своим ребенком, чтобы узнать, есть ли у него мотивация к изменениям. Если у них есть мотивация измениться, решением может стать сигнал ночного недержания мочи.
Вы можете прикрепить будильник к нижнему белью ребенка или положить его на подушку кровати. Как только устройство обнаруживает влагу, срабатывает сигнал тревоги. Но если ребенок не имеет самостоятельной мотивации, сигнал тревоги может не принести ребенку пользы, а может еще больше расстроить семью.
«Если они все еще крадутся по ночам и едят то, что не должны, то нет смысла вкладывать деньги в дорогостоящую сигнализацию ночного недержания мочи. Итак, я напрямую спрашиваю ребенка, беспокоит ли его ночное недержание его , чтобы узнать, было ли разочарование родителей, которое привело ребенка на прием, или их собственное », — сказал доктор.Ри говорит.
По мере того, как ребенок становится старше и имеет возможность ходить на вечеринки для сна и поездки на выходные, ночное недержание мочи может повлиять на его уверенность в себе и социальную жизнь. Это, скорее всего, побудит ребенка решить проблему и не будет смущаться.
Когда ночное недержание мочи сигнализирует о более серьезных проблемах
Иногда ночное недержание мочи является признаком чего-то более значительного, в том числе:
- Апноэ во сне — Если ребенок много храпит или проявляет другие признаки апноэ во сне, Dr.



 Если ваш ребенок испытывает боль или напряжение при дефекации, это может способствовать ночному недержанию мочи.
Если ваш ребенок испытывает боль или напряжение при дефекации, это может способствовать ночному недержанию мочи. Некоторые исследования показывают, что дети с
При синдроме дефицита внимания / гиперактивности чаще возникает энурез, возможно, из-за различий в химическом составе мозга. Некоторые лекарства также могут увеличить вероятность ночного недержания мочи.
Некоторые исследования показывают, что дети с
При синдроме дефицита внимания / гиперактивности чаще возникает энурез, возможно, из-за различий в химическом составе мозга. Некоторые лекарства также могут увеличить вероятность ночного недержания мочи. После приема жидкости важно не пить, чтобы снизить риск электролитного дисбаланса. Дополнительное лекарство, оксибутинин, оказалось полезным, особенно у пациентов, которые не реагируют на один только DDAVP и могут применяться в сочетании с ним.
После приема жидкости важно не пить, чтобы снизить риск электролитного дисбаланса. Дополнительное лекарство, оксибутинин, оказалось полезным, особенно у пациентов, которые не реагируют на один только DDAVP и могут применяться в сочетании с ним. 
 Эти напитки могут раздражать мочевой пузырь или выделять лишнюю мочу.
Эти напитки могут раздражать мочевой пузырь или выделять лишнюю мочу.
 Препарат десмопрессин (DDAVP) снижает выработку мочи в ночное время. Но употребление слишком большого количества жидкости с лекарством может вызвать проблемы, и следует избегать десмопрессина, если у вашего ребенка есть такие симптомы, как лихорадка, диарея или тошнота.Обязательно внимательно следуйте инструкции по применению этого препарата.
Препарат десмопрессин (DDAVP) снижает выработку мочи в ночное время. Но употребление слишком большого количества жидкости с лекарством может вызвать проблемы, и следует избегать десмопрессина, если у вашего ребенка есть такие симптомы, как лихорадка, диарея или тошнота.Обязательно внимательно следуйте инструкции по применению этого препарата. Этот препарат обычно используется вместе с другими лекарствами и обычно рекомендуется, когда другие методы лечения не дали результата.
Этот препарат обычно используется вместе с другими лекарствами и обычно рекомендуется, когда другие методы лечения не дали результата.
 Также можно покрыть пораженный участок защитной мазью или кремом для защиты от влаги перед сном. Спросите своего педиатра за рекомендациями по продуктам.
Также можно покрыть пораженный участок защитной мазью или кремом для защиты от влаги перед сном. Спросите своего педиатра за рекомендациями по продуктам. Принятие на себя ответственности за ночное недержание мочи может помочь вашему ребенку лучше контролировать ситуацию.
Принятие на себя ответственности за ночное недержание мочи может помочь вашему ребенку лучше контролировать ситуацию.
 Это позволяет избежать чрезмерной жажды после школы.
Это позволяет избежать чрезмерной жажды после школы.




















 1. При субклиническом тиреотоксикозе может не быть клинических проявлений, поэтому при установлении такого диагноза нельзя ориентироваться только на симптоматику.
1. При субклиническом тиреотоксикозе может не быть клинических проявлений, поэтому при установлении такого диагноза нельзя ориентироваться только на симптоматику.




 Сердечно-сосудистая
Сердечно-сосудистая









 Киста левого яичника имеет те же причины образования, что и правого
Киста левого яичника имеет те же причины образования, что и правого Основной метод диагностики овариальных кист – ультразвуковое исследование
Основной метод диагностики овариальных кист – ультразвуковое исследование













 Опухоль может приводить к нарушению репродуктивной функции.
Опухоль может приводить к нарушению репродуктивной функции. Образование появляется в тот момент, когда происходит атрезия фолликула.
Образование появляется в тот момент, когда происходит атрезия фолликула. Может оказать влияние прием оральных противозачаточных средств без консультации со специалистом.
Может оказать влияние прием оральных противозачаточных средств без консультации со специалистом. Проблемы со стулом, вздутие живота, частые мочеиспускания.
Проблемы со стулом, вздутие живота, частые мочеиспускания. Если опухоль меняет форму с округлой на продолговатую и появляется ножка, диагностируют перекрут.
Если опухоль меняет форму с округлой на продолговатую и появляется ножка, диагностируют перекрут. Вместе с разрывом кисты может травмироваться и сам яичник.
Вместе с разрывом кисты может травмироваться и сам яичник. УЗИ обнаруживает фолликулярное образование и помогает определить габариты.
УЗИ обнаруживает фолликулярное образование и помогает определить габариты. Образование больших размеров может самостоятельно рассосаться.
Образование больших размеров может самостоятельно рассосаться. Если гормональный дисбаланс связан с чрезмерной выработкой женских гормонов, то ограничиваются медикаментозной терепией.
Если гормональный дисбаланс связан с чрезмерной выработкой женских гормонов, то ограничиваются медикаментозной терепией. Если гормональная терапия не дала желаемого результата, врач может назначить лапароскопию.
Если гормональная терапия не дала желаемого результата, врач может назначить лапароскопию. Чтобы избавиться от заболевания, иногда хватает простой беседы с психологом или переключения своих мыслей в другую сторону.
Чтобы избавиться от заболевания, иногда хватает простой беседы с психологом или переключения своих мыслей в другую сторону.




 Киста яичника. От чего болит живот
Смотреть видео
Киста яичника. От чего болит живот
Смотреть видео





 Патология правого или левого яичника входит в группу доброкачественных образований.
Патология правого или левого яичника входит в группу доброкачественных образований. Может начаться неконтролируемый интенсивный рост капсулы.
Может начаться неконтролируемый интенсивный рост капсулы. Поверхность функциональной опухоли имеет гладкость и ровные границы.
Поверхность функциональной опухоли имеет гладкость и ровные границы. Содержимое имеет жёлто-красный оттенок.
Содержимое имеет жёлто-красный оттенок. Такая патология часто не оказывает влияние на беременность.
Такая патология часто не оказывает влияние на беременность. Происходит сбой ментруального цикла, месячные приходят позже обычного срока.
Происходит сбой ментруального цикла, месячные приходят позже обычного срока. Патология может спровоцировать набор веса.
Патология может спровоцировать набор веса. В зоне риска находятся дамы предпочитающие вредные привычки.
В зоне риска находятся дамы предпочитающие вредные привычки. Препараты для нормализации менструальных кровотечений.
Препараты для нормализации менструальных кровотечений. Самым оптимальным радикальным лечением считают лапароскопию.
Самым оптимальным радикальным лечением считают лапароскопию. При любых осложнённых симптомах необходимо срочно вызвать скорую помощь.
При любых осложнённых симптомах необходимо срочно вызвать скорую помощь. Капсула более 7 см повышает риск выкидыша, и требует немедленной операции.
Капсула более 7 см повышает риск выкидыша, и требует немедленной операции. Белые папилломы
Белые папилломы













 Папилломы являются частыми кожными проявлениями. Вызывает их активизация распространенного вируса папилломы человека — ВПЧ.
Папилломы являются частыми кожными проявлениями. Вызывает их активизация распространенного вируса папилломы человека — ВПЧ.














 Можно купить уже готовый экстракт в аптеке
Можно купить уже готовый экстракт в аптеке

















 В домашних условиях можно легко удалить паппиломы с помощью пластыря из аптеки
В домашних условиях можно легко удалить паппиломы с помощью пластыря из аптеки Колломак. Препарат содержит салициловую и молочную кислоту. Раствор противопоказан детям, пациентам с почечной недостаточностью. Нельзя использовать его для удаления папиллом на слизистых и волосистой коже. Перед процедурой нарост распаривают и вытирают насухо. Лекарство помещают на бородавку пипеткой утром и вечером под повязку.
Колломак. Препарат содержит салициловую и молочную кислоту. Раствор противопоказан детям, пациентам с почечной недостаточностью. Нельзя использовать его для удаления папиллом на слизистых и волосистой коже. Перед процедурой нарост распаривают и вытирают насухо. Лекарство помещают на бородавку пипеткой утром и вечером под повязку.







 Загрузка…
Загрузка…


 Папилломы достаточно безвредны — они не здоровы, не угрожают, дискомфорта не доставляют. Точнее физического дискомфорта не доставляет. Но психологически они отравляют жизни очень многих людей. И поэтому обычно стараются как можно быстрее избавиться от папиллом. Но не все врачи спешат к врачу, предпочитая пользоваться рецептами народной медицины. И справедливости ради следует отметить, что в большинстве случаев им это удается.Так что, если вы все еще сомневаетесь, стоит ли оно того, отбросьте свои сомнения. Предлагаем вам эффективные и совершенно безопасные для вашего здоровья рецепты народной медицины. Конечно, безопасно только в том случае, если вы строго следуете рекомендациям и следите за тем, чтобы у вас не возникло аллергической реакции на какой-либо компонент компонента. И не забывайте, что избегать визита к дерматологу как минимум безответственно. Несмотря на то, что папиллома — не что иное, как доброкачественное новообразование, в крайне редких случаях она может стать злокачественной.Кроме того, эта проблема является следствием наличия в организме вируса папилломы человека. И часто полностью избавиться от папиллом можно только после специальной противовирусной терапии. Так что народные рецепты лучше использовать как вспомогательное, а не основное средство.
Папилломы достаточно безвредны — они не здоровы, не угрожают, дискомфорта не доставляют. Точнее физического дискомфорта не доставляет. Но психологически они отравляют жизни очень многих людей. И поэтому обычно стараются как можно быстрее избавиться от папиллом. Но не все врачи спешат к врачу, предпочитая пользоваться рецептами народной медицины. И справедливости ради следует отметить, что в большинстве случаев им это удается.Так что, если вы все еще сомневаетесь, стоит ли оно того, отбросьте свои сомнения. Предлагаем вам эффективные и совершенно безопасные для вашего здоровья рецепты народной медицины. Конечно, безопасно только в том случае, если вы строго следуете рекомендациям и следите за тем, чтобы у вас не возникло аллергической реакции на какой-либо компонент компонента. И не забывайте, что избегать визита к дерматологу как минимум безответственно. Несмотря на то, что папиллома — не что иное, как доброкачественное новообразование, в крайне редких случаях она может стать злокачественной.Кроме того, эта проблема является следствием наличия в организме вируса папилломы человека. И часто полностью избавиться от папиллом можно только после специальной противовирусной терапии. Так что народные рецепты лучше использовать как вспомогательное, а не основное средство. 

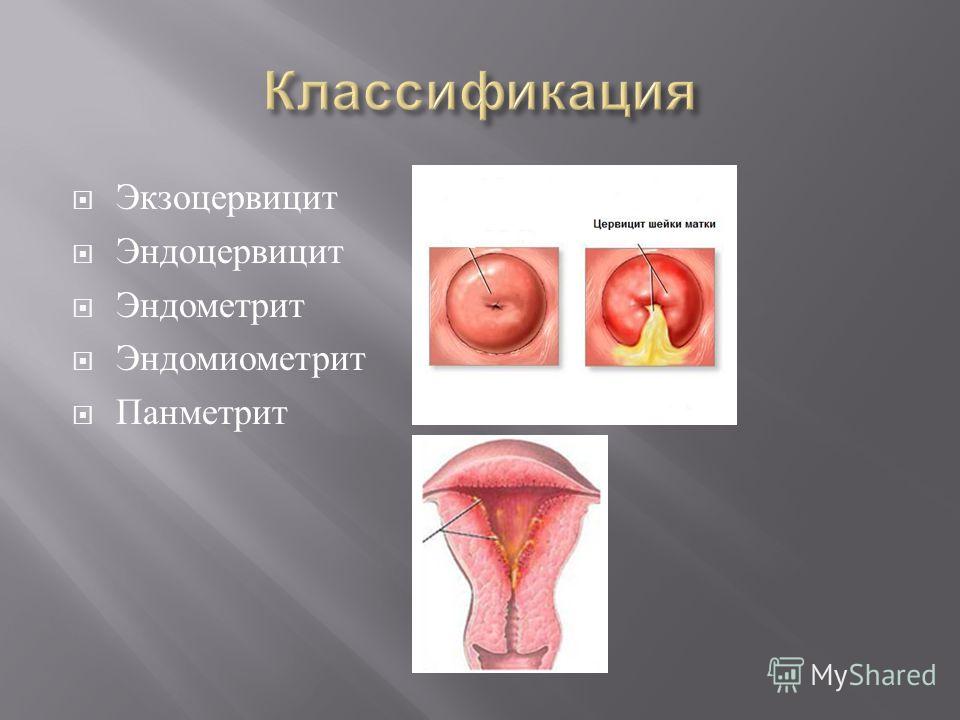 00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
 В хронической стадии гиперемия, отечность и другие признаки воспалительной реакции выражены значительно слабее, происходит регенерация участков слизистой оболочки в местах отторжения покровного эпителия.
В хронической стадии гиперемия, отечность и другие признаки воспалительной реакции выражены значительно слабее, происходит регенерация участков слизистой оболочки в местах отторжения покровного эпителия.
 Нередко, на фоне совместного воспаления, зуд и жжение может возникать в зоне влагалища.
Нередко, на фоне совместного воспаления, зуд и жжение может возникать в зоне влагалища.
 Кольпоскопия позволяет изучить характер сопутствующих патологических процессов (эрозия, псевдоэрозия и др.). При цитологическом исследовании мазков определяются отторгающиеся клетки цилиндрического и многослойного плоского эпителия.
Кольпоскопия позволяет изучить характер сопутствующих патологических процессов (эрозия, псевдоэрозия и др.). При цитологическом исследовании мазков определяются отторгающиеся клетки цилиндрического и многослойного плоского эпителия. В хронической стадии применимы физиотерапевтические процедуры. При затянувшемся процессе и безуспешности консервативных методов применяют диатермокоагуляцию (прижигание тканей током высокой частоты), криотерапию, лазеротерапию.
В хронической стадии применимы физиотерапевтические процедуры. При затянувшемся процессе и безуспешности консервативных методов применяют диатермокоагуляцию (прижигание тканей током высокой частоты), криотерапию, лазеротерапию. 00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр При этом, когда заболевание переходит в хроническую форму, выделения становятся не настолько частыми, а порой их вообще может не быть. Вот почему так важно хотя бы два раза в год проходить плановый осмотр у гинеколога, ведь такие заболевания, как цервицит, могут быть выявлены совершенно неожиданно для самой пациентки.
При этом, когда заболевание переходит в хроническую форму, выделения становятся не настолько частыми, а порой их вообще может не быть. Вот почему так важно хотя бы два раза в год проходить плановый осмотр у гинеколога, ведь такие заболевания, как цервицит, могут быть выявлены совершенно неожиданно для самой пациентки. Отечность слизистой и гнойные выделения могут быть замечены при помощи кольпоскопии. На хронический эндоцервицит может указывать уплотнение и некоторое утолщение шейки матки. Помимо кольпоскопии, в целях диагностики этого заболевания часто используется цитологическое исследование мазков.
Отечность слизистой и гнойные выделения могут быть замечены при помощи кольпоскопии. На хронический эндоцервицит может указывать уплотнение и некоторое утолщение шейки матки. Помимо кольпоскопии, в целях диагностики этого заболевания часто используется цитологическое исследование мазков.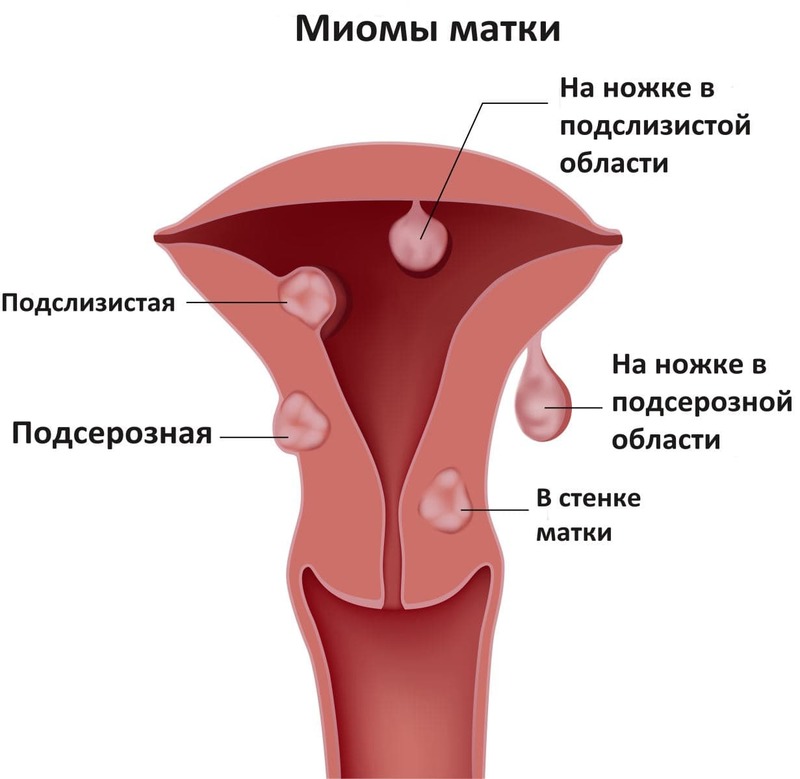

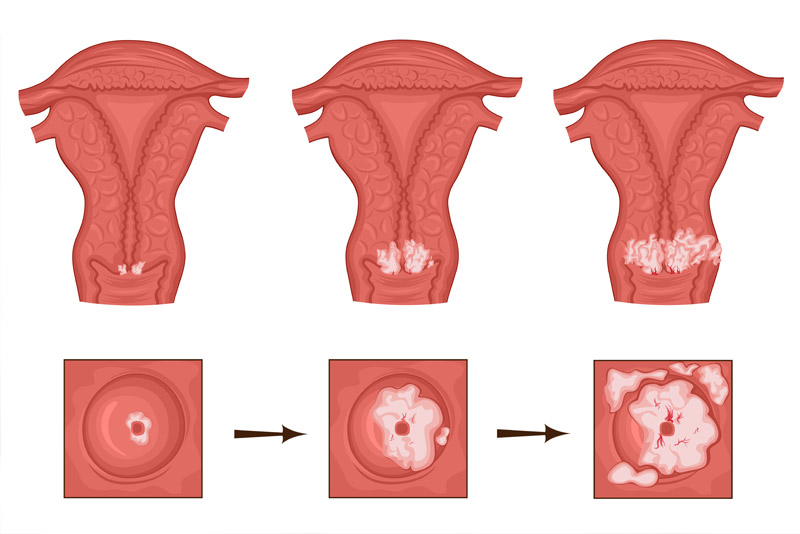
 Чаще всего пациентки с хламидиозом жалуются на боли в животе, болезненное мочеиспускание, выделения из влагалища.
Чаще всего пациентки с хламидиозом жалуются на боли в животе, болезненное мочеиспускание, выделения из влагалища.



 Однако подобные процедуры используются достаточно редко, так как имеют ряд серьезных осложнений.
Однако подобные процедуры используются достаточно редко, так как имеют ряд серьезных осложнений.

 Хронический цервицит встречается в большинстве случаев в репродуктивном возрасте, однако возможны случаи развития заболевания в период менопаузы. Врачи нашей гинекологической клиники на Цветном бульваре не устают повторять своим пациентам, что к следствиям хронического цервицита относят невынашивание беременности или преждевременные роды. Различные воспалительные процессы в верхних и нижних половых органах, эрозии, полипы, периодические выделения — следствия затяжного периода протекания заболевания.
Хронический цервицит встречается в большинстве случаев в репродуктивном возрасте, однако возможны случаи развития заболевания в период менопаузы. Врачи нашей гинекологической клиники на Цветном бульваре не устают повторять своим пациентам, что к следствиям хронического цервицита относят невынашивание беременности или преждевременные роды. Различные воспалительные процессы в верхних и нижних половых органах, эрозии, полипы, периодические выделения — следствия затяжного периода протекания заболевания. Последствия хронической стадии протекания заболевания — воспалительный процесс, поражающий мягкие ткани, железы, а также образование кист, инфильтратов. Кроме этого, сама шейка становится более уплотненной, меняется форма цилиндрического эпителия, что влечет за собой непоправимые последствия.
Последствия хронической стадии протекания заболевания — воспалительный процесс, поражающий мягкие ткани, железы, а также образование кист, инфильтратов. Кроме этого, сама шейка становится более уплотненной, меняется форма цилиндрического эпителия, что влечет за собой непоправимые последствия. Результаты обследования выявляют возбудителя заболевания и определяют степень восприимчивости микрофлоры пациентки к действию антибиотиков.
Результаты обследования выявляют возбудителя заболевания и определяют степень восприимчивости микрофлоры пациентки к действию антибиотиков. Цервицит относится к числу тех заболеваний, при которых важно ликвидировать факторы, провоцирующие его (иммунные, гормональные или обменные нарушения). Лечением цервицита рекомендовано заниматься под пристальным присмотром врачей, назначающих комплекс препаратов. Лечение в первую очередь сопровождается приемом антибактериальных, противомикробных, противовирусных и иммуностимулирующих препаратов, перечень и классификация которых зависит от разновидности возбудителя и причин, повлекших за собой развитие хронических или острых форм воспаления. Антибиотиками тетрациклинового ряда (мономицин, доксициклин) лечат хломидийный цервицит, кандидозный же цервицит устраняется с применением флуконазола. При необходимости ликвидации симптомов или организации терапевтических манипуляций могут использоваться комбинированные средства, форма выпуска которых предполагается в виде свечей или кремов. Важно отметить, что цервицит в тяжелой или запущенной форме, вирусные поражения органов или влагалища лечатся гораздо тяжелее и требуют комплексного подхода.
Цервицит относится к числу тех заболеваний, при которых важно ликвидировать факторы, провоцирующие его (иммунные, гормональные или обменные нарушения). Лечением цервицита рекомендовано заниматься под пристальным присмотром врачей, назначающих комплекс препаратов. Лечение в первую очередь сопровождается приемом антибактериальных, противомикробных, противовирусных и иммуностимулирующих препаратов, перечень и классификация которых зависит от разновидности возбудителя и причин, повлекших за собой развитие хронических или острых форм воспаления. Антибиотиками тетрациклинового ряда (мономицин, доксициклин) лечат хломидийный цервицит, кандидозный же цервицит устраняется с применением флуконазола. При необходимости ликвидации симптомов или организации терапевтических манипуляций могут использоваться комбинированные средства, форма выпуска которых предполагается в виде свечей или кремов. Важно отметить, что цервицит в тяжелой или запущенной форме, вирусные поражения органов или влагалища лечатся гораздо тяжелее и требуют комплексного подхода. В лечении цервицита, как и сопутствующих заболеваний, участвуют оба половых партнера. К сожалению, цервицит в затяжной форме редко подвергается лечению только медикаментозными курсами. Из-за развития сопутствующих поражений шейки матки в данном случае используют хирургические методы — лазеротерапия, криотерапия или диатермокоагуляция. Цервицит лечится с постоянным контрольным проведением анализов и кольпоскопии.
В лечении цервицита, как и сопутствующих заболеваний, участвуют оба половых партнера. К сожалению, цервицит в затяжной форме редко подвергается лечению только медикаментозными курсами. Из-за развития сопутствующих поражений шейки матки в данном случае используют хирургические методы — лазеротерапия, криотерапия или диатермокоагуляция. Цервицит лечится с постоянным контрольным проведением анализов и кольпоскопии. Важно помнить, что цервицит — заболевание, поддающееся лечению, главное правильно поставить диагноз и обратиться к толковым специалистам для комплексной терапии.
Важно помнить, что цервицит — заболевание, поддающееся лечению, главное правильно поставить диагноз и обратиться к толковым специалистам для комплексной терапии. Как правило, сопровождается инфекциями, которые переносятся половым путём, например, хламидиоз, трихомониаз, генитальный герпес, гонорея.
Как правило, сопровождается инфекциями, которые переносятся половым путём, например, хламидиоз, трихомониаз, генитальный герпес, гонорея. 
 Воспаление канала шейки матки называется эндоцервицитом.
Воспаление канала шейки матки называется эндоцервицитом.
 На поздних стадиях – к задержке внутриутробного развития и инфицирования ребёнка.
На поздних стадиях – к задержке внутриутробного развития и инфицирования ребёнка.
 м.н., высшей категории с УЗИ органов малого таза
м.н., высшей категории с УЗИ органов малого таза )
) )
) Эти заболевания имеют сходную симптоматику и причины возникновения.
Эти заболевания имеют сходную симптоматику и причины возникновения.
 )
)
 Выявляется покраснение шейки матки, могут быть заметны выделения. Прикосновение тампоном часто приводит к кровоточивости. При эндоцервиците определяется ярко-красный ободок вокруг внутреннего зева шейки матки
Выявляется покраснение шейки матки, могут быть заметны выделения. Прикосновение тампоном часто приводит к кровоточивости. При эндоцервиците определяется ярко-красный ободок вокруг внутреннего зева шейки матки



 Хронический цервицит длится несколько месяцев.
Хронический цервицит длится несколько месяцев. Это позволяет вашему врачу обнаружить аномалии органов малого таза, включая шейку матки и матку.
Это позволяет вашему врачу обнаружить аномалии органов малого таза, включая шейку матки и матку.
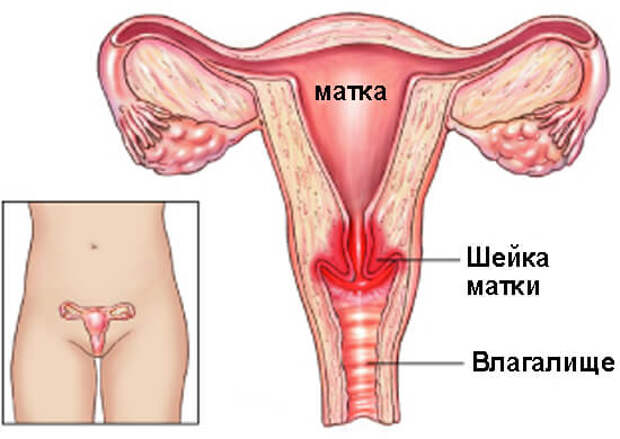 Нитрат серебра также может разрушать аномальные клетки.
Нитрат серебра также может разрушать аномальные клетки.
 Цервицит может не иметь симптомов, или у женщины с цервицитом могут быть аномальные выделения из влагалища.
Цервицит может не иметь симптомов, или у женщины с цервицитом могут быть аномальные выделения из влагалища. Острый цервицит обычно вызывается инфекцией. Хронический цервицит чаще возникает по неинфекционной причине.
Острый цервицит обычно вызывается инфекцией. Хронический цервицит чаще возникает по неинфекционной причине. Это может сохраняться в течение длительного периода времени.
Это может сохраняться в течение длительного периода времени. В этом тесте мазок используется для сбора клеток из шейки матки и матки для поиска аномалий.
В этом тесте мазок используется для сбора клеток из шейки матки и матки для поиска аномалий. Женщин в возрасте до 25 лет или женщин, ведущих образ жизни с высоким риском, можно лечить антибиотиками, даже если бактерии не обнаружены при диагностике.Некоторые бактерии трудно обнаружить, но они все же могут присутствовать. Вам следует воздержаться от полового акта до завершения лечения.
Женщин в возрасте до 25 лет или женщин, ведущих образ жизни с высоким риском, можно лечить антибиотиками, даже если бактерии не обнаружены при диагностике.Некоторые бактерии трудно обнаружить, но они все же могут присутствовать. Вам следует воздержаться от полового акта до завершения лечения. Если инфекция является проблемой, она может распространиться за пределы шейки матки на матку и фаллопиевы трубы, в тазовую и брюшную полость и вызвать опасную для жизни инфекцию. Это может вызвать проблемы с фертильностью — возможностью забеременеть. Или это может вызвать проблемы с вашим будущим ребенком, если вы уже беременны.
Если инфекция является проблемой, она может распространиться за пределы шейки матки на матку и фаллопиевы трубы, в тазовую и брюшную полость и вызвать опасную для жизни инфекцию. Это может вызвать проблемы с фертильностью — возможностью забеременеть. Или это может вызвать проблемы с вашим будущим ребенком, если вы уже беременны. Другие причины воспаления могут включать:
Другие причины воспаления могут включать:
 Ваш врач проверит вашу вагинальную жидкость на наличие вредных бактерий или вирусов.
Ваш врач проверит вашу вагинальную жидкость на наличие вредных бактерий или вирусов.
 Люди с ВЗОМТ могут испытывать такие симптомы, как боль в животе и жар.
Люди с ВЗОМТ могут испытывать такие симптомы, как боль в животе и жар. Врачи смогут определить состояние, а также любые другие состояния, сопровождающиеся схожими симптомами.
Врачи смогут определить состояние, а также любые другие состояния, сопровождающиеся схожими симптомами.

 Симптомы ВЗОМТ включают боль в животе и лихорадку, а в некоторых случаях могут привести к проблемам с фертильностью.
Симптомы ВЗОМТ включают боль в животе и лихорадку, а в некоторых случаях могут привести к проблемам с фертильностью.

 Не меньшую опасность представляют дверные ручки, лестничные перила, телефонные трубки, постельное белье.
Не меньшую опасность представляют дверные ручки, лестничные перила, телефонные трубки, постельное белье.
 Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
 Мужчины могут столкнуться с поражением кожных покровов полового члена и мошонки. Чесоточные ходы явно выражены, имеют вид белесой или сероватой линии длиной 5-7 мм с папулой или везикулой. Размеры образований не превышают 0,5 мм в диаметре
Мужчины могут столкнуться с поражением кожных покровов полового члена и мошонки. Чесоточные ходы явно выражены, имеют вид белесой или сероватой линии длиной 5-7 мм с папулой или везикулой. Размеры образований не превышают 0,5 мм в диаметре
 Корковая чесотка остается наиболее заразной формой патологии из-за аномально высокой концентрации возбудителей. Развивается на фоне иммунодефицитных состояний организма или продолжительного курса лечения с применением кортикостероидов и цитостатиков
Корковая чесотка остается наиболее заразной формой патологии из-за аномально высокой концентрации возбудителей. Развивается на фоне иммунодефицитных состояний организма или продолжительного курса лечения с применением кортикостероидов и цитостатиков
 Исключением становится волосистая часть головы. Антискабиозные препараты обладают малой токсичностью и не причиняют дискомфорта в ходе лечения. Перед первым нанесением средства на основе бензилбензоата пациенту следует посетить душ. Повторная обработка кожных покровов проводится через 48 часов – гибнут клещи, пребывающие в стадии личинок. При полном устранении симптомов новый цикл нанесения препарата не проводится. После завершения лечения пациенту следует использовать антисептик для обработки мебели, предметов домашнего обихода и одежды.
Исключением становится волосистая часть головы. Антискабиозные препараты обладают малой токсичностью и не причиняют дискомфорта в ходе лечения. Перед первым нанесением средства на основе бензилбензоата пациенту следует посетить душ. Повторная обработка кожных покровов проводится через 48 часов – гибнут клещи, пребывающие в стадии личинок. При полном устранении симптомов новый цикл нанесения препарата не проводится. После завершения лечения пациенту следует использовать антисептик для обработки мебели, предметов домашнего обихода и одежды.
 По этой причине дерматологи рекомендуют пациентам обращаться за медицинской помощью при выявлении первых признаков скабиеса.
По этой причине дерматологи рекомендуют пациентам обращаться за медицинской помощью при выявлении первых признаков скабиеса.
 По этой причине дерматологи часто назначают родственникам пациента курс профилактического лечения с использованием средств на основе бензилбензоата.
По этой причине дерматологи часто назначают родственникам пациента курс профилактического лечения с использованием средств на основе бензилбензоата.


 Болезнь распространена в детских интернатах. Резервуаром для возбудителя часто становятся дома престарелых. В пожилом возрасте болезнь может протекать с менее выраженными симптомами, поэтому лечение отсутствует, но риск заражения сохраняется.
Болезнь распространена в детских интернатах. Резервуаром для возбудителя часто становятся дома престарелых. В пожилом возрасте болезнь может протекать с менее выраженными симптомами, поэтому лечение отсутствует, но риск заражения сохраняется. Иногда они имеют боковые ответвления, которые проделывают самцы клеща. В слепом конце ходов прячется самка, которая на поверхности кожи выглядит как черная точка.
Иногда они имеют боковые ответвления, которые проделывают самцы клеща. В слепом конце ходов прячется самка, которая на поверхности кожи выглядит как черная точка. Человек с такой формой чесотки очень заразен, одновременно на его теле может находиться несколько миллионов особей клеща, тогда как в обычных условиях – до 15 возбудителей.
Человек с такой формой чесотки очень заразен, одновременно на его теле может находиться несколько миллионов особей клеща, тогда как в обычных условиях – до 15 возбудителей. Они вызывают аллергические реакции, могут ухудшить состояние.
Они вызывают аллергические реакции, могут ухудшить состояние.
 Но через 7-10 суток все высыпания проходят или значительно уменьшаются в размерах. Если появляются свежие расчесы, это говорит о повторном заболевании. Чтобы его избежать и не лечить чесотку несколько раз, нужно избегать контактов с зараженными людьми. Для профилактики рекомендуется обработать всю одежду, постельное белье специальными средствами против клещей или постирать в горячей воде.
Но через 7-10 суток все высыпания проходят или значительно уменьшаются в размерах. Если появляются свежие расчесы, это говорит о повторном заболевании. Чтобы его избежать и не лечить чесотку несколько раз, нужно избегать контактов с зараженными людьми. Для профилактики рекомендуется обработать всю одежду, постельное белье специальными средствами против клещей или постирать в горячей воде.
 Тип паразитизма определяет особенности клиники и эпидемиологии заболевания, тактики диагностики и лечения. Большую часть жизни клещи проводят в коже хозяина и лишь во время короткого периода расселения ведут эктопаразитический образ жизни на поверхности кожи. S. scabiei паразитирует в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие ее слои [1,3].
Тип паразитизма определяет особенности клиники и эпидемиологии заболевания, тактики диагностики и лечения. Большую часть жизни клещи проводят в коже хозяина и лишь во время короткого периода расселения ведут эктопаразитический образ жизни на поверхности кожи. S. scabiei паразитирует в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие ее слои [1,3]. Именно в этих стадиях клещ может переходить с хозяина на другого человека и некоторое время существовать во внешней среде. При этом длительность его жизни при комнатной температуре 22°С и 35% влажности составляет около 4 дней. При температуре 60°С клещи погибают в течение 1 ч, а при кипячении и температуре ниже 0°С – практически сразу. Причем домовая пыль, деревянные поверхности, а также натуральные ткани являются наиболее благоприятными средами обитания S.scabiei вне хозяина. Пары сернистого ангидрида убивают чесоточного клеща за 2–3 мин. Следует также отметить, что яйца клещей более устойчивы к различным акарицидным средствам [2,4].
Именно в этих стадиях клещ может переходить с хозяина на другого человека и некоторое время существовать во внешней среде. При этом длительность его жизни при комнатной температуре 22°С и 35% влажности составляет около 4 дней. При температуре 60°С клещи погибают в течение 1 ч, а при кипячении и температуре ниже 0°С – практически сразу. Причем домовая пыль, деревянные поверхности, а также натуральные ткани являются наиболее благоприятными средами обитания S.scabiei вне хозяина. Пары сернистого ангидрида убивают чесоточного клеща за 2–3 мин. Следует также отметить, что яйца клещей более устойчивы к различным акарицидным средствам [2,4]. Заражение может также произойти в душевых, банях, гостиницах, поездах и других общественных местах при условии нарушения санитарного режима [5].
Заражение может также произойти в душевых, банях, гостиницах, поездах и других общественных местах при условии нарушения санитарного режима [5].


 В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.
В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности. Эмульсию перед употреблением тщательно взбалтывают, а затем втирают руками во весь кожный покров, кроме головы, лица и шеи. Начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодицы, половые органы), и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Ежедневно проводят два последовательных втирания в течение 10 мин с 10–минутным перерывом (для обсыхания кожи) 2 дня подряд. После обработки меняют нательное и постельное белье. После каждого мытья руки дополнительно обрабатывают. На третий день больной должен вымыться и вновь поменять белье [8].
Эмульсию перед употреблением тщательно взбалтывают, а затем втирают руками во весь кожный покров, кроме головы, лица и шеи. Начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодицы, половые органы), и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Ежедневно проводят два последовательных втирания в течение 10 мин с 10–минутным перерывом (для обсыхания кожи) 2 дня подряд. После обработки меняют нательное и постельное белье. После каждого мытья руки дополнительно обрабатывают. На третий день больной должен вымыться и вновь поменять белье [8].
 Метод основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии гипосульфита натрия и соляной кислоты. Среди недостатков можно отметить: трудоемкость, низкую эффективность при применении в амбулаторных условиях, а также часто возникающие медикаментозные дерматиты [2].
Метод основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии гипосульфита натрия и соляной кислоты. Среди недостатков можно отметить: трудоемкость, низкую эффективность при применении в амбулаторных условиях, а также часто возникающие медикаментозные дерматиты [2]. При осложнении пиодермией следует в первую очередь купировать эти явления с помощью антибиотиков, сульфаниламидов или дезинфицирующих мазей. В случае резко выраженной экзематизации назначают антигистаминные препараты и кортикостероиды местно. Среди недостатков данного способа лечения выделяют: длительность применения, неприятный запах, загрязнение белья, частое развитие осложнений. Эти мази обычно не назначают лицам с нежной кожей (особенно детям), а также больным с экземой [9].
При осложнении пиодермией следует в первую очередь купировать эти явления с помощью антибиотиков, сульфаниламидов или дезинфицирующих мазей. В случае резко выраженной экзематизации назначают антигистаминные препараты и кортикостероиды местно. Среди недостатков данного способа лечения выделяют: длительность применения, неприятный запах, загрязнение белья, частое развитие осложнений. Эти мази обычно не назначают лицам с нежной кожей (особенно детям), а также больным с экземой [9]. Токсичность линдана связана с его способностью проникать через гематоэнцефалический барьер и накапливаться во всех жировых тканях, преимущественно в белом веществе мозга, сохраняясь там в течение 2 недель, что может служить причиной необратимых умственных расстройств, вплоть до эпилептических припадков и шизофрении. Описаны также случаи апластической анемии после лечения данным препаратом [8].
Токсичность линдана связана с его способностью проникать через гематоэнцефалический барьер и накапливаться во всех жировых тканях, преимущественно в белом веществе мозга, сохраняясь там в течение 2 недель, что может служить причиной необратимых умственных расстройств, вплоть до эпилептических припадков и шизофрении. Описаны также случаи апластической анемии после лечения данным препаратом [8].
 Эффективность данного средства составляет 80–91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8–10 дней.
Эффективность данного средства составляет 80–91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8–10 дней.

 М., Тамразова О.Б. Современные подходы к лечению чесотки. // Сonsilium medicum. – 2003. – т.5. – №3. – с. 148–149.
М., Тамразова О.Б. Современные подходы к лечению чесотки. // Сonsilium medicum. – 2003. – т.5. – №3. – с. 148–149. Фицпатрик Т, Джонсон Р, Вулф М, Сюрмонд Д. Дерматология. Атлас–справочник. М.: Практика, 1999, с. 850–856.
Фицпатрик Т, Джонсон Р, Вулф М, Сюрмонд Д. Дерматология. Атлас–справочник. М.: Практика, 1999, с. 850–856. Предположительно, более 200 миллионов человек в мире заражены чесоткой в любой момент времени, но для более точной оценки этого бремени необходимы дополнительные усилия. По данным из последних публикаций о чесотке, уровни ее распространенности варьируются от 0,2% до 71%.
Предположительно, более 200 миллионов человек в мире заражены чесоткой в любой момент времени, но для более точной оценки этого бремени необходимы дополнительные усилия. По данным из последних публикаций о чесотке, уровни ее распространенности варьируются от 0,2% до 71%.  Самые высокие показатели заражения наблюдаются в странах с жарким тропическим климатом, особенно в тех сообществах, где люди живут в условиях скученности и нищеты, а доступ к лечению ограничен.
Самые высокие показатели заражения наблюдаются в странах с жарким тропическим климатом, особенно в тех сообществах, где люди живут в условиях скученности и нищеты, а доступ к лечению ограничен. В связи с тем, что симптомы развиваются через какое-то время после первоначального инфицирования, чесоточные ходы могут выявляться у лиц, имевших тесные контакты с инфицированным человеком, у которых еще не появился зуд.
В связи с тем, что симптомы развиваются через какое-то время после первоначального инфицирования, чесоточные ходы могут выявляться у лиц, имевших тесные контакты с инфицированным человеком, у которых еще не появился зуд.  Импетиго может осложняться более глубокими кожными инфекциями, такими как абсцессы, или тяжелыми инвазивными болезнями, включая сепсис. В тропических условиях кожная инфекция, связанная с чесоткой, является распространенным фактором риска развития заболеваний почек и, возможно, ревматической болезни сердца. Признаки острого поражения почек можно обнаружить у 10% зараженных чесоткой детей в районах с ограниченными ресурсами, и во многих случаях эти симптомы сохраняются в течение многих лет после заражения, что приводит к необратимому повреждению почек.
Импетиго может осложняться более глубокими кожными инфекциями, такими как абсцессы, или тяжелыми инвазивными болезнями, включая сепсис. В тропических условиях кожная инфекция, связанная с чесоткой, является распространенным фактором риска развития заболеваний почек и, возможно, ревматической болезни сердца. Признаки острого поражения почек можно обнаружить у 10% зараженных чесоткой детей в районах с ограниченными ресурсами, и во многих случаях эти симптомы сохраняются в течение многих лет после заражения, что приводит к необратимому повреждению почек. С учетом бессимптомного периода заражения передача инфекции может произойти до появления симптомов у первоначально зараженного человека.
С учетом бессимптомного периода заражения передача инфекции может произойти до появления симптомов у первоначально зараженного человека.
 Чесотка передается контактным путем при длительном или частом соприкосновении с кожей больного
Чесотка передается контактным путем при длительном или частом соприкосновении с кожей больного Большинство заражений происходит в тот период, когда у инфицированного человека еще отсутствуют проявления заболевания, а количество клещей максимально. Классическая чесотка, как правило, не передается через полотенца и другие предметы домашнего обихода, хотя изредка при гиперкератозной форме бывают случаи такого заражения.
Большинство заражений происходит в тот период, когда у инфицированного человека еще отсутствуют проявления заболевания, а количество клещей максимально. Классическая чесотка, как правило, не передается через полотенца и другие предметы домашнего обихода, хотя изредка при гиперкератозной форме бывают случаи такого заражения.
 За это время у большинства больных образуется выраженная папулезная сыпь, гнойники, расчесы вокруг тех мест, где клещи проникают в кожу, так что диагноз становится очевидным. (В этот же период растет число людей, с которыми инфицированный продолжает общаться.) Повреждения на коже образуются после начала зуда — это время наиболее активного иммунного ответа.
За это время у большинства больных образуется выраженная папулезная сыпь, гнойники, расчесы вокруг тех мест, где клещи проникают в кожу, так что диагноз становится очевидным. (В этот же период растет число людей, с которыми инфицированный продолжает общаться.) Повреждения на коже образуются после начала зуда — это время наиболее активного иммунного ответа.


 Сделать это не так легко, как утверждается в некоторых руководствах.
Сделать это не так легко, как утверждается в некоторых руководствах.
 Кремы можно растирать пальцами
Кремы можно растирать пальцами Среди тех, кто вас окружает, помимо явно заболевших, некоторые могут находиться в инкубационном периоде. Каждому человеку из списка контактов рекомендуется обратиться к врачу за соответствующим лечением
Среди тех, кто вас окружает, помимо явно заболевших, некоторые могут находиться в инкубационном периоде. Каждому человеку из списка контактов рекомендуется обратиться к врачу за соответствующим лечением
 Такой подход позволяет добиться более надежных результатов, при этом расходуется 150 мл раствора малатиона или два-три 30-граммовых тюбика перметриновой мази.
Такой подход позволяет добиться более надежных результатов, при этом расходуется 150 мл раствора малатиона или два-три 30-граммовых тюбика перметриновой мази.
 Кроме соответствующего предписания, необходимо подробно объяснить пациенту, как правильно наносить препарат, поскольку листок-вкладыш зачастую не содержит всей требуемой информации. Поразительно, сколько различных мест забывают обработать пациенты: подмышки, гениталии, межъягодичную область, складки за ушами, кожу под ногтями.
Кроме соответствующего предписания, необходимо подробно объяснить пациенту, как правильно наносить препарат, поскольку листок-вкладыш зачастую не содержит всей требуемой информации. Поразительно, сколько различных мест забывают обработать пациенты: подмышки, гениталии, межъягодичную область, складки за ушами, кожу под ногтями. W., Wall P. D. Pathophysiology of itching. Lancet 1996; 348:938-940.
W., Wall P. D. Pathophysiology of itching. Lancet 1996; 348:938-940. Это может быть при затяжном течении чесотки. Факторы риска: пожилой возраст, некоторые психозы, алкоголизм, синдром Дауна и ВИЧ-инфекция.
Это может быть при затяжном течении чесотки. Факторы риска: пожилой возраст, некоторые психозы, алкоголизм, синдром Дауна и ВИЧ-инфекция.
 Литература не особенно информативна в данном случае, поскольку каждый дерматолог имеет, как правило, свои излюбленые подходы, которые могут быть непригодны для широкого применения и критического обсуждения.
Литература не особенно информативна в данном случае, поскольку каждый дерматолог имеет, как правило, свои излюбленые подходы, которые могут быть непригодны для широкого применения и критического обсуждения.
 Правда, некоторые сообщения о терапевтической неэффективности этих препаратов вызвали было сомнение в их универсальности, однако при внимательном рассмотрении все упомянутые неудачи оказались следствием неправильного применения лечебных средств.
Правда, некоторые сообщения о терапевтической неэффективности этих препаратов вызвали было сомнение в их универсальности, однако при внимательном рассмотрении все упомянутые неудачи оказались следствием неправильного применения лечебных средств.

 Интересно, что заболеваемость в семье зависит от возраста детей — чем они младше, тем она выше.
Интересно, что заболеваемость в семье зависит от возраста детей — чем они младше, тем она выше. Зуд обычно усиливается вечером или ночью и не дает спать.
Зуд обычно усиливается вечером или ночью и не дает спать.


 Соотношение
Соотношение ) за счет
) за счет Задняя часть
Задняя часть Также показано,
Также показано,


 Минимальные
Минимальные Этот вид относится к семейству Sarcoptidae, группе Acaridiae, подотряду Sarcoptiphormes, отряду акариформных клещей Acariphormes. Представители рода Sarcoptes в настоящее время известны как паразиты более 40 видов животных-хозяев, принадлежащих к 17 семействам 7 отрядов млекопитающих.
Этот вид относится к семейству Sarcoptidae, группе Acaridiae, подотряду Sarcoptiphormes, отряду акариформных клещей Acariphormes. Представители рода Sarcoptes в настоящее время известны как паразиты более 40 видов животных-хозяев, принадлежащих к 17 семействам 7 отрядов млекопитающих. Приспособления для эктопаразитизма — липкие пневматические присоски на передних ногах, восковидные щетинки на теле и конечностях, создающие вокруг клеща обширную механорецепторную сферу и позволяющие ориентироваться на ощупь без глаз. Скорость движения самки в ходе составляет 0,5–2,5 мм/сут, а на поверхности кожи 2–3 см/мин. Для чесоточных клещей характерен половой диморфизм. Основная функция самцов — оплодотворение. Они значительно меньше по размеру — 0,15–0,2 мм, имеют плотные щетинки на теле для защиты от механического воздействия и присоски также на IV паре ног для прикрепления к самке при спаривании. Соотношение самок и самцов у чесоточных клещей составляет 2:1.
Приспособления для эктопаразитизма — липкие пневматические присоски на передних ногах, восковидные щетинки на теле и конечностях, создающие вокруг клеща обширную механорецепторную сферу и позволяющие ориентироваться на ощупь без глаз. Скорость движения самки в ходе составляет 0,5–2,5 мм/сут, а на поверхности кожи 2–3 см/мин. Для чесоточных клещей характерен половой диморфизм. Основная функция самцов — оплодотворение. Они значительно меньше по размеру — 0,15–0,2 мм, имеют плотные щетинки на теле для защиты от механического воздействия и присоски также на IV паре ног для прикрепления к самке при спаривании. Соотношение самок и самцов у чесоточных клещей составляет 2:1. Здесь протекает их метаморфоз (линька): через стадию прото- и телеонимфы образуются новые особи (самки и самцы). Самки и самцы нового поколения выходят на поверхность кожи, где происходит их спаривание. Дочерние самки мигрируют на кисти, запястья, стопы, внедряются в кожу и сразу начинают прокладывать ходы и класть яйца. В редких случаях внедрение самок возможно в других участках кожного покрова (ягодицы, аксиллярные области, живот и др.) за счет механического прижатия. Клинически это соответствует скабиозной лимфоплазии кожи. Только самки и личинки являются инвазионными стадиями и участвуют в заражении. При комнатной температуре и относительной влажности не менее 60% самок сохраняют подвижность 1–6 суток. Даже при 100% влажности самки в среднем выдерживают до 3 суток, личинки — до 2 суток.
Здесь протекает их метаморфоз (линька): через стадию прото- и телеонимфы образуются новые особи (самки и самцы). Самки и самцы нового поколения выходят на поверхность кожи, где происходит их спаривание. Дочерние самки мигрируют на кисти, запястья, стопы, внедряются в кожу и сразу начинают прокладывать ходы и класть яйца. В редких случаях внедрение самок возможно в других участках кожного покрова (ягодицы, аксиллярные области, живот и др.) за счет механического прижатия. Клинически это соответствует скабиозной лимфоплазии кожи. Только самки и личинки являются инвазионными стадиями и участвуют в заражении. При комнатной температуре и относительной влажности не менее 60% самок сохраняют подвижность 1–6 суток. Даже при 100% влажности самки в среднем выдерживают до 3 суток, личинки — до 2 суток. Перед откладкой яйца она углубляет дно хода, а в крыше проделывает выходное отверстие для личинок. Вторую половину ночи самка грызет ход по прямой, интенсивно питаясь, днем — останавливается и замирает. Суточная программа выполняется всеми самками синхронно. В результате чесоточный ход на коже больного имеет извитую форму и состоит из отрезков хода, называемых суточным элементом хода. Задняя часть хода постепенно отшелушивается, и при клиническом осмотре больного он единовременно состоит из 4–7 суточных элементов и имеет постоянную длину 5–7 мм. В течение жизни самка проходит в эпидермисе 3–6 см, выявленный суточный ритм активности имеет большое практическое значение. Он объясняет усиление зуда вечером, преобладание прямого пути заражения при контакте в постели в вечернее и ночное время, эффективность назначения противочесоточных препаратов на ночь.
Перед откладкой яйца она углубляет дно хода, а в крыше проделывает выходное отверстие для личинок. Вторую половину ночи самка грызет ход по прямой, интенсивно питаясь, днем — останавливается и замирает. Суточная программа выполняется всеми самками синхронно. В результате чесоточный ход на коже больного имеет извитую форму и состоит из отрезков хода, называемых суточным элементом хода. Задняя часть хода постепенно отшелушивается, и при клиническом осмотре больного он единовременно состоит из 4–7 суточных элементов и имеет постоянную длину 5–7 мм. В течение жизни самка проходит в эпидермисе 3–6 см, выявленный суточный ритм активности имеет большое практическое значение. Он объясняет усиление зуда вечером, преобладание прямого пути заражения при контакте в постели в вечернее и ночное время, эффективность назначения противочесоточных препаратов на ночь. В первом случае он предельно короток, а во втором составляет 2 недели. Зуд, как основной симптом чесотки, появляется в сроки, которые колеблются от 14 дней до 6 недель при первичной инфекции и могут быть предельно коротким, ограничиваясь несколькими днями при реинфекции. Также показано, что реинфекция в то же время может происходить более трудно у уже сенсибилизированных лиц, а количество обнаруживаемых чесоточных клещей у таких пациентов часто оказывается минимальным [7, 9].
В первом случае он предельно короток, а во втором составляет 2 недели. Зуд, как основной симптом чесотки, появляется в сроки, которые колеблются от 14 дней до 6 недель при первичной инфекции и могут быть предельно коротким, ограничиваясь несколькими днями при реинфекции. Также показано, что реинфекция в то же время может происходить более трудно у уже сенсибилизированных лиц, а количество обнаруживаемых чесоточных клещей у таких пациентов часто оказывается минимальным [7, 9].

 Характерны ороговение, образование чешуек или толстых корок. При выраженном иммунодефиците процесс может носить генерализованный характер, при неврологических заболеваниях — проявляться ограниченной областью нарушения чувствительности.
Характерны ороговение, образование чешуек или толстых корок. При выраженном иммунодефиците процесс может носить генерализованный характер, при неврологических заболеваниях — проявляться ограниченной областью нарушения чувствительности. Существует несколько методик лабораторной диагностики чесотки: извлечение клеща иглой, метод тонких срезов, соскобы, щелочное препарирование кожи.
Существует несколько методик лабораторной диагностики чесотки: извлечение клеща иглой, метод тонких срезов, соскобы, щелочное препарирование кожи.
 Всегда обращайтесь к врачу или фармацевту, если не знаете, как использовать конкретное лекарство.
Всегда обращайтесь к врачу или фармацевту, если не знаете, как использовать конкретное лекарство. Всегда обращайтесь к врачу или фармацевту, если не знаете, как использовать конкретное лекарство.
Всегда обращайтесь к врачу или фармацевту, если не знаете, как использовать конкретное лекарство.
 Врачи могут прописать это пероральное лекарство людям с измененной иммунной системой, людям, у которых есть корковая чесотка, или людям, которые не реагируют на прописанные по рецепту лосьоны и кремы.Ивермектин не рекомендуется беременным или кормящим женщинам, а также детям весом менее 15 килограммов.
Врачи могут прописать это пероральное лекарство людям с измененной иммунной системой, людям, у которых есть корковая чесотка, или людям, которые не реагируют на прописанные по рецепту лосьоны и кремы.Ивермектин не рекомендуется беременным или кормящим женщинам, а также детям весом менее 15 килограммов. Эти шаги могут помочь вам избавиться от зуда:
Эти шаги могут помочь вам избавиться от зуда:
 Если вы будете готовы ответить на них, у вас останется время, чтобы обсудить любые вопросы, о которых вы хотите подробно поговорить. Ваш врач может спросить:
Если вы будете готовы ответить на них, у вас останется время, чтобы обсудить любые вопросы, о которых вы хотите подробно поговорить. Ваш врач может спросить: Некоторое облегчение может принести прохладная вода, антигистаминные препараты и лосьон с каламином. Спросите своего врача, какие лекарства и лосьоны OTC безопасны для вашего ребенка.
Некоторое облегчение может принести прохладная вода, антигистаминные препараты и лосьон с каламином. Спросите своего врача, какие лекарства и лосьоны OTC безопасны для вашего ребенка. , или шишки, похожие на прыщи.Следы норы клеща иногда можно увидеть на коже. Они могут выглядеть как крошечные выпуклые или обесцвеченные линии.
, или шишки, похожие на прыщи.Следы норы клеща иногда можно увидеть на коже. Они могут выглядеть как крошечные выпуклые или обесцвеченные линии. Также доступны пероральные препараты.
Также доступны пероральные препараты. Таблетку для перорального применения ивермектин (стромектол) можно давать людям, которые:
Таблетку для перорального применения ивермектин (стромектол) можно давать людям, которые:

 с инфекцией чесотки
с инфекцией чесотки Это более тяжелый и чрезвычайно заразный вид чесотки. У людей с покрытой коркой чесоткой образуются толстые корки на коже, содержащие тысячи клещей и яиц.
Это более тяжелый и чрезвычайно заразный вид чесотки. У людей с покрытой коркой чесоткой образуются толстые корки на коже, содержащие тысячи клещей и яиц. Обязательно стирайте все следующее в горячей воде, температура которой достигает 122 ° F (50 ° C):
Обязательно стирайте все следующее в горячей воде, температура которой достигает 122 ° F (50 ° C): Это потому, что заражение очень заразно и может передаваться через зараженные поверхности, например мебель.
Это потому, что заражение очень заразно и может передаваться через зараженные поверхности, например мебель. Затем они стирают чернила.
Затем они стирают чернила. Постельные клопы особенно выносливы, и их трудно убить. Возможно, вам придется вызвать профессионального дезинсектора.
Постельные клопы особенно выносливы, и их трудно убить. Возможно, вам придется вызвать профессионального дезинсектора.
 В разделе «Диагностика чесотки»), должны лечиться одновременно с вами, даже если у них нет никаких симптомов.
В разделе «Диагностика чесотки»), должны лечиться одновременно с вами, даже если у них нет никаких симптомов. Следуйте инструкциям производителя относительно того, как долго оставить крем или лосьон на
Следуйте инструкциям производителя относительно того, как долго оставить крем или лосьон на

 (3)
(3) Неправильное использование этого продукта может быть токсичным.
Неправильное использование этого продукта может быть токсичным.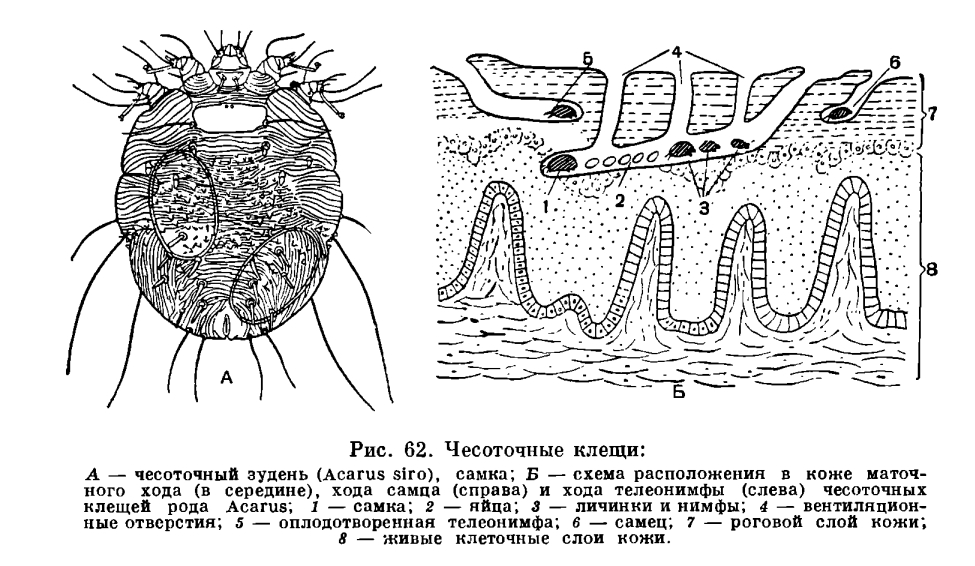 (7)
(7) Скабицид обычно выпускается в виде крема или лосьона. Вы втираете крем от чесотки от шеи до пальцев ног, а затем смываете его через несколько часов.
Скабицид обычно выпускается в виде крема или лосьона. Вы втираете крем от чесотки от шеи до пальцев ног, а затем смываете его через несколько часов.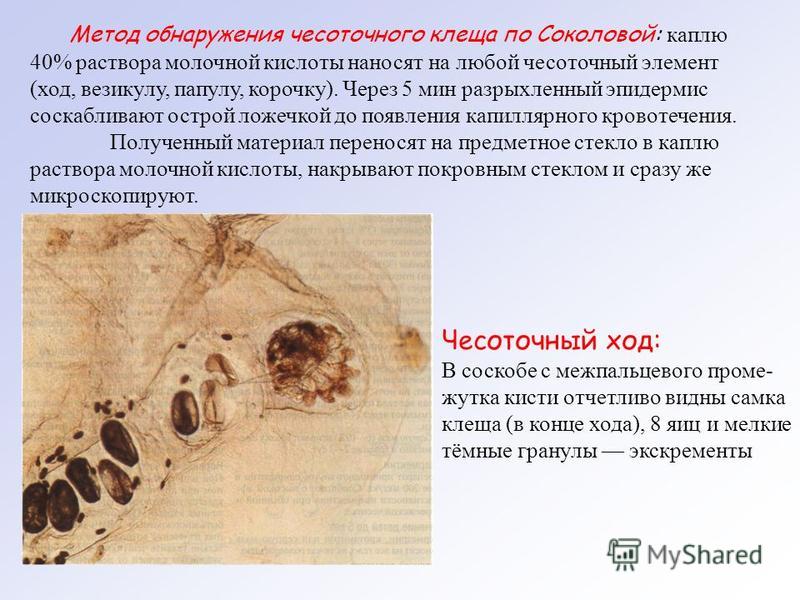 Все они должны лечиться одновременно с вами, чтобы вы не заразили друг друга повторно. И не занимайтесь сексом или другими интимными контактами, пока не закончите лечение.
Все они должны лечиться одновременно с вами, чтобы вы не заразили друг друга повторно. И не занимайтесь сексом или другими интимными контактами, пока не закончите лечение.
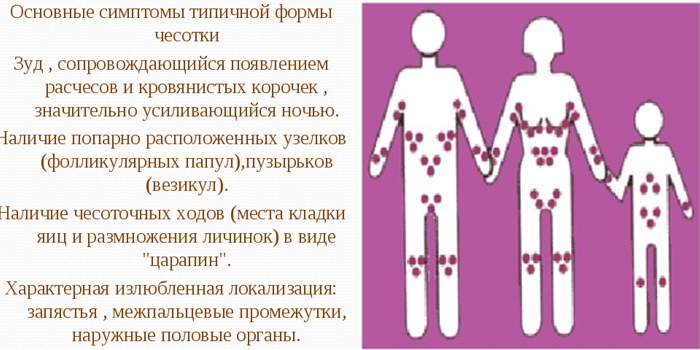 5 В 1941 году Фрейдман отметил, что « Acarus scabiei [Sarcoptes scabiei] печально известен отсутствием уважения к личности, возрасту, полу или расе. Будь то эпидермис императора или раба, столетнего или младшего, он чувствует себя как дома с неизбирательной наглостью и столь же неприятным видом ». 5 Ежегодно в мире регистрируется около 300 миллионов случаев чесотки. 6 Бремя болезни является самым высоким в развивающихся странах, где болезнь носит эндемический характер, а в некоторых индийских деревнях распространенность составляет около 100%. 7 В развитых странах чесотка возникает как эпидемия в больницах, домах престарелых и учреждениях длительного ухода. 8
5 В 1941 году Фрейдман отметил, что « Acarus scabiei [Sarcoptes scabiei] печально известен отсутствием уважения к личности, возрасту, полу или расе. Будь то эпидермис императора или раба, столетнего или младшего, он чувствует себя как дома с неизбирательной наглостью и столь же неприятным видом ». 5 Ежегодно в мире регистрируется около 300 миллионов случаев чесотки. 6 Бремя болезни является самым высоким в развивающихся странах, где болезнь носит эндемический характер, а в некоторых индийских деревнях распространенность составляет около 100%. 7 В развитых странах чесотка возникает как эпидемия в больницах, домах престарелых и учреждениях длительного ухода. 8  В случае повторного заражения симптомы развиваются через 1–3 дня. 3 Больные чесоткой жалуются на зуд, наиболее сильный в ночное время. Наиболее характерным поражением является нора, линейный туннель, в котором обитает клещ. Норы представляют собой волнистую, грязную линию в межпальцевых промежутках паутины (см. Рис. 1). 10 Другие кожные проявления включают папулы, волдыри, узелки и экзематозные изменения. Поражения кожи обычно связаны с перепонками, сгибающей поверхностью запястий, подмышечных впадин, талии, ступней и лодыжек. Описаны различные типы чесотки на основе клинических признаков, таких как узловатая чесотка, буллезная чесотка и корковая чесотка. 3, 8, 11
В случае повторного заражения симптомы развиваются через 1–3 дня. 3 Больные чесоткой жалуются на зуд, наиболее сильный в ночное время. Наиболее характерным поражением является нора, линейный туннель, в котором обитает клещ. Норы представляют собой волнистую, грязную линию в межпальцевых промежутках паутины (см. Рис. 1). 10 Другие кожные проявления включают папулы, волдыри, узелки и экзематозные изменения. Поражения кожи обычно связаны с перепонками, сгибающей поверхностью запястий, подмышечных впадин, талии, ступней и лодыжек. Описаны различные типы чесотки на основе клинических признаков, таких как узловатая чесотка, буллезная чесотка и корковая чесотка. 3, 8, 11  Зуд развивается примерно через четыре-шесть недель, и считается, что он вызван сенсибилизацией.
Зуд развивается примерно через четыре-шесть недель, и считается, что он вызван сенсибилизацией. 14 Эпидемиологический анамнез, наличие зуда, распространение поражений и кожный зуд составляют основу диагноза. 9 Окончательный диагноз ставится путем микроскопической идентификации клещей, яиц или фекалий клещей (сцибалы) с помощью соскобов кожи или эпилюминесцентной микроскопии.Клеща чесотки можно сорвать с конца норы, но это требует навыков и практики. Соскоб кожи из норы или папулы полезен при диагностике чесотки. Сначала капля минерального масла наносится на стерильное лезвие скальпеля и соскабливается от пяти до шести подозрительных участков. Соскобы и масло помещают на предметное стекло и накрывают покровным стеклом для исследования. Наличие клеща любой стадии является диагностическим. Хотя эта процедура проста, для получения хороших результатов требуется квалифицированный техник или дерматолог.
14 Эпидемиологический анамнез, наличие зуда, распространение поражений и кожный зуд составляют основу диагноза. 9 Окончательный диагноз ставится путем микроскопической идентификации клещей, яиц или фекалий клещей (сцибалы) с помощью соскобов кожи или эпилюминесцентной микроскопии.Клеща чесотки можно сорвать с конца норы, но это требует навыков и практики. Соскоб кожи из норы или папулы полезен при диагностике чесотки. Сначала капля минерального масла наносится на стерильное лезвие скальпеля и соскабливается от пяти до шести подозрительных участков. Соскобы и масло помещают на предметное стекло и накрывают покровным стеклом для исследования. Наличие клеща любой стадии является диагностическим. Хотя эта процедура проста, для получения хороших результатов требуется квалифицированный техник или дерматолог. Кроме того, если есть клиническое подозрение, диагноз — чесотка, пока не будет доказано иное. 15
Кроме того, если есть клиническое подозрение, диагноз — чесотка, пока не будет доказано иное. 15 

 Идеальный чесоточный препарат должен быть эффективным против взрослых и яиц, легко применим, не сенсибилизирующим, не раздражающим, нетоксичным и экономичным 2 ; это также должно быть применимо для всех возрастов. Пока что ни один препарат не может считаться идеальным средством от чесотки.
Идеальный чесоточный препарат должен быть эффективным против взрослых и яиц, легко применим, не сенсибилизирующим, не раздражающим, нетоксичным и экономичным 2 ; это также должно быть применимо для всех возрастов. Пока что ни один препарат не может считаться идеальным средством от чесотки.
 Цельс использовал серу, смешанную с жидкой смолой, для лечения чесотки еще в 25 году нашей эры. 1, 9 Сера используется в виде мази (2–10%), и обычно предпочтительнее 6% мазь. Методика очень проста: после предварительной ванны наносится серная мазь и тщательно втирается в кожу по всему телу в течение двух-трех ночей подряд. 16 Пациентам следует наносить мазь лично, так как она обеспечивает хорошее пропитывание рук. Мази полезнее любого другого препарата. 2, 17
Цельс использовал серу, смешанную с жидкой смолой, для лечения чесотки еще в 25 году нашей эры. 1, 9 Сера используется в виде мази (2–10%), и обычно предпочтительнее 6% мазь. Методика очень проста: после предварительной ванны наносится серная мазь и тщательно втирается в кожу по всему телу в течение двух-трех ночей подряд. 16 Пациентам следует наносить мазь лично, так как она обеспечивает хорошее пропитывание рук. Мази полезнее любого другого препарата. 2, 17  4 Сера рекомендуется как безопасная альтернатива для лечения чесотки у младенцев, детей и беременных женщин. 3
4 Сера рекомендуется как безопасная альтернатива для лечения чесотки у младенцев, детей и беременных женщин. 3  4 Однако недавние исследования показали, что он эффективен при лечении устойчивой к перметрину покрытой коркой чесотки 18 и в комбинации с ивермектином у пациентов с рецидивами после однократного лечения ивермектином. 19 В развивающихся странах, где ресурсы ограничены, он используется при лечении чесотки как более дешевая альтернатива.
4 Однако недавние исследования показали, что он эффективен при лечении устойчивой к перметрину покрытой коркой чесотки 18 и в комбинации с ивермектином у пациентов с рецидивами после однократного лечения ивермектином. 19 В развивающихся странах, где ресурсы ограничены, он используется при лечении чесотки как более дешевая альтернатива. Персиваль впервые применил его для лечения чесотки у людей в 1942 году. 22 Эмульсия моносульфирама наносится на все тело после ванны, 9 , и ее следует хорошо втирать один раз в день два или три дня подряд. Моносульфирам химически связан с антабусом, поэтому следует избегать употребления алкогольных напитков во время или вскоре после лечения. 2 Мыла, содержащие моносульфирам, использовались в прошлом в качестве профилактической меры в инфицированных сообществах. 9
Персиваль впервые применил его для лечения чесотки у людей в 1942 году. 22 Эмульсия моносульфирама наносится на все тело после ванны, 9 , и ее следует хорошо втирать один раз в день два или три дня подряд. Моносульфирам химически связан с антабусом, поэтому следует избегать употребления алкогольных напитков во время или вскоре после лечения. 2 Мыла, содержащие моносульфирам, использовались в прошлом в качестве профилактической меры в инфицированных сообществах. 9  23 Он действует на центральную нервную систему (ЦНС) насекомых и приводит к повышенной возбудимости, судорогам и смерти. Линдан всасывается через все входные отверстия, включая слизистую оболочку легких, слизистую оболочку кишечника и другие слизистые оболочки, и распределяется по всем частям тела с наибольшей концентрацией в богатых липидами тканях и коже. Метаболизируется и выводится с мочой и фекалиями. 4
23 Он действует на центральную нервную систему (ЦНС) насекомых и приводит к повышенной возбудимости, судорогам и смерти. Линдан всасывается через все входные отверстия, включая слизистую оболочку легких, слизистую оболочку кишечника и другие слизистые оболочки, и распределяется по всем частям тела с наибольшей концентрацией в богатых липидами тканях и коже. Метаболизируется и выводится с мочой и фекалиями. 4  9 Случайное проглатывание может привести к отравлению линданом. Клинические признаки токсического действия на ЦНС после отравления линданом включают головную боль, тошноту, головокружение, рвоту, беспокойство, тремор, дезориентацию, слабость, подергивание век, судороги, дыхательную недостаточность, кому и смерть. 24, 25 Есть некоторые свидетельства того, что линдан может влиять на течение гематологических нарушений, таких как апластическая анемия, тромбоцитопения и панцитопения. 26 Чтобы уменьшить количество отказов и токсичность, в таблице 1 описаны «что можно и нельзя», относящиеся к использованию линдана.
9 Случайное проглатывание может привести к отравлению линданом. Клинические признаки токсического действия на ЦНС после отравления линданом включают головную боль, тошноту, головокружение, рвоту, беспокойство, тремор, дезориентацию, слабость, подергивание век, судороги, дыхательную недостаточность, кому и смерть. 24, 25 Есть некоторые свидетельства того, что линдан может влиять на течение гематологических нарушений, таких как апластическая анемия, тромбоцитопения и панцитопения. 26 Чтобы уменьшить количество отказов и токсичность, в таблице 1 описаны «что можно и нельзя», относящиеся к использованию линдана. Существуют редкие сообщения об устойчивости к линдану. 27
Существуют редкие сообщения об устойчивости к линдану. 27  4
4  Токсический эффект ивермектина после однократного приема при чесотке оказался незначительным.Он относительно безопасен при побочных эффектах, таких как головная боль, зуд, боли в суставах и мышцах, лихорадка, пятнисто-папулезная сыпь и лимфаденопатия, которые наблюдались у пациентов с филяриозом. Остается неясным, связаны ли эти симптомы напрямую с действием препарата или вторичными по отношению к разрушению филярий. 4 Ивермектин противопоказан пациентам с аллергией на ивермектин и нарушениями ЦНС. Он также не показан во время беременности, кормления грудью и у детей младше 5 лет.Это очень эффективно, безопасно, дешево и удобно. Было обнаружено, что ивермектин в дополнение к кератолитикам полезен для пациентов с высокой нагрузкой клещами, такими как покрытая коркой чесотка. 29, 30, 32 Ивермектин обещает стать лекарством будущего. Лосьон с ивермектином также использовался для лечения чесотки. 33
Токсический эффект ивермектина после однократного приема при чесотке оказался незначительным.Он относительно безопасен при побочных эффектах, таких как головная боль, зуд, боли в суставах и мышцах, лихорадка, пятнисто-папулезная сыпь и лимфаденопатия, которые наблюдались у пациентов с филяриозом. Остается неясным, связаны ли эти симптомы напрямую с действием препарата или вторичными по отношению к разрушению филярий. 4 Ивермектин противопоказан пациентам с аллергией на ивермектин и нарушениями ЦНС. Он также не показан во время беременности, кормления грудью и у детей младше 5 лет.Это очень эффективно, безопасно, дешево и удобно. Было обнаружено, что ивермектин в дополнение к кератолитикам полезен для пациентов с высокой нагрузкой клещами, такими как покрытая коркой чесотка. 29, 30, 32 Ивермектин обещает стать лекарством будущего. Лосьон с ивермектином также использовался для лечения чесотки. 33  Это не раздражитель и не сенсибилизатор. Крем с тиабендазолом 5% был опробован при лечении устойчивой чесотки.
Это не раздражитель и не сенсибилизатор. Крем с тиабендазолом 5% был опробован при лечении устойчивой чесотки.

 Этот тип чесотки лечится противокабитическими средствами с последующим введением стероидов внутри очага поражения. 12
Этот тип чесотки лечится противокабитическими средствами с последующим введением стероидов внутри очага поражения. 12  Причина стойкого зуда и способы ее лечения указаны в таблице 4.
Причина стойкого зуда и способы ее лечения указаны в таблице 4. Этого можно избежать, если четко следовать инструкциям. 2, 3
Этого можно избежать, если четко следовать инструкциям. 2, 3  Медицина до сих пор не определила причины и механизм развития некоторых патологий.
Медицина до сих пор не определила причины и механизм развития некоторых патологий. Существует несколько различных теорий о возникновении розового лишая у взрослых и детей.
Существует несколько различных теорий о возникновении розового лишая у взрослых и детей. Розовый лишай часто возникает вследствие перенесенных простудных заболеваний или гриппа. Согласно этой теории, патология прогрессирует из-за ухудшения функционирования иммунной системы.
Розовый лишай часто возникает вследствие перенесенных простудных заболеваний или гриппа. Согласно этой теории, патология прогрессирует из-за ухудшения функционирования иммунной системы. Распространяется болезнь по всему телу, а именно: грудь, спина, живот, конечности. Заболевание сопровождается болезненным жжением и интенсивным зудом. Если розовый лишай протекает в острой форме, то наблюдается следующая симптоматика:
Распространяется болезнь по всему телу, а именно: грудь, спина, живот, конечности. Заболевание сопровождается болезненным жжением и интенсивным зудом. Если розовый лишай протекает в острой форме, то наблюдается следующая симптоматика:
 Появление розового лишая на шее и лице является довольно редким явлением. Проявляется он также в виде одинаковых по размеру бляшек на разных участках шеи и лица.
Появление розового лишая на шее и лице является довольно редким явлением. Проявляется он также в виде одинаковых по размеру бляшек на разных участках шеи и лица. Особого лечения розовый лишай не требует, но все равно нужно проконсультироваться с врачом. В основном, для лечения патологии у детей назначают:
Особого лечения розовый лишай не требует, но все равно нужно проконсультироваться с врачом. В основном, для лечения патологии у детей назначают:
 Питириаз поддается лечению, и через несколько недель пятна и прочие симптомы заболевания исчезают. Если у больного имеются осложнения, то выздоровление наступает намного позже.
Питириаз поддается лечению, и через несколько недель пятна и прочие симптомы заболевания исчезают. Если у больного имеются осложнения, то выздоровление наступает намного позже. Лишаем принято называть шелушащиеся пятна воспалительного происхождения на коже. Как правило, болезнь вызывают патогенные грибки: продукты из жизнедеятельности раздражают базальный слой кожи, что вызывает избыточное размножение клеток эпителия и образование чешуек. Однако, существует один вид лишая, который стоит особняком от грибковых поражений – розовый или Жибера.
Лишаем принято называть шелушащиеся пятна воспалительного происхождения на коже. Как правило, болезнь вызывают патогенные грибки: продукты из жизнедеятельности раздражают базальный слой кожи, что вызывает избыточное размножение клеток эпителия и образование чешуек. Однако, существует один вид лишая, который стоит особняком от грибковых поражений – розовый или Жибера.

 В соответствии с мнением подавляющей части современных авторитетных дерматологов, при возникновении розового лишая, протекающем без особых осложнений, активное лечение не требуется, поскольку практически всех случаях заболевание проходит с течением времени самостоятельно и без следа.
В соответствии с мнением подавляющей части современных авторитетных дерматологов, при возникновении розового лишая, протекающем без особых осложнений, активное лечение не требуется, поскольку практически всех случаях заболевание проходит с течением времени самостоятельно и без следа.







 Существует несколько основных версий, какой микроорганизм вызывает возникновение болезни.
Существует несколько основных версий, какой микроорганизм вызывает возникновение болезни. Нельзя не сказать про народные способы лечения такого заболевания, как розовый лишай.
Нельзя не сказать про народные способы лечения такого заболевания, как розовый лишай.


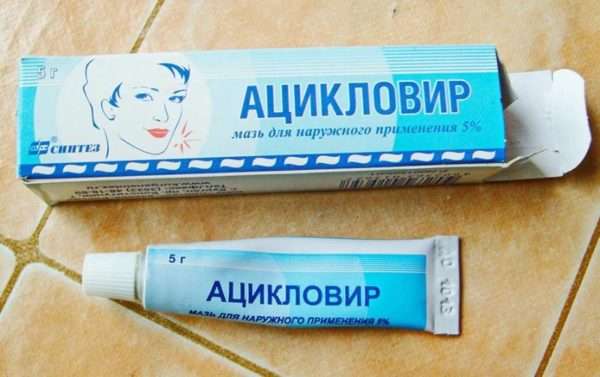















 Розовый лишай. Лечение нужно начинать после того, как болезнь определена. Это можно сделать йодной пробой.
Розовый лишай. Лечение нужно начинать после того, как болезнь определена. Это можно сделать йодной пробой.



































 [11], [12], [13]
[11], [12], [13]


 В большинстве случаев патогенные микроорганизмы проникают в ухо из полости носа или глотки, являясь осложнением других инфекционных заболеваний – ОРВИ, ангины, гайморита и др. Однако возможны случаи посттравматического воспаления полости уха.
В большинстве случаев патогенные микроорганизмы проникают в ухо из полости носа или глотки, являясь осложнением других инфекционных заболеваний – ОРВИ, ангины, гайморита и др. Однако возможны случаи посттравматического воспаления полости уха. Излишняя самостоятельность родителей в постановке диагноза и его лечении может нанести непоправимый вред детскому здоровью.
Излишняя самостоятельность родителей в постановке диагноза и его лечении может нанести непоправимый вред детскому здоровью.


 Марьина Роща
Марьина Роща м.н.
м.н. Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г.
Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г.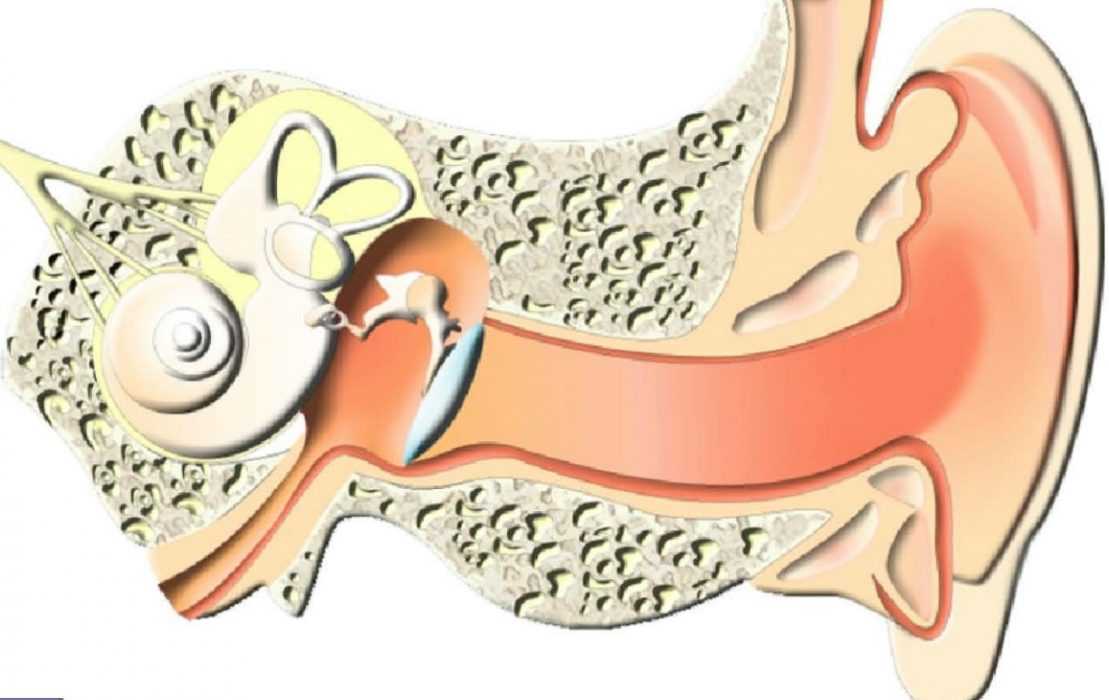 Солнечногорск, ул. Красная
Записаться
на прием
Солнечногорск, ул. Красная
Записаться
на прием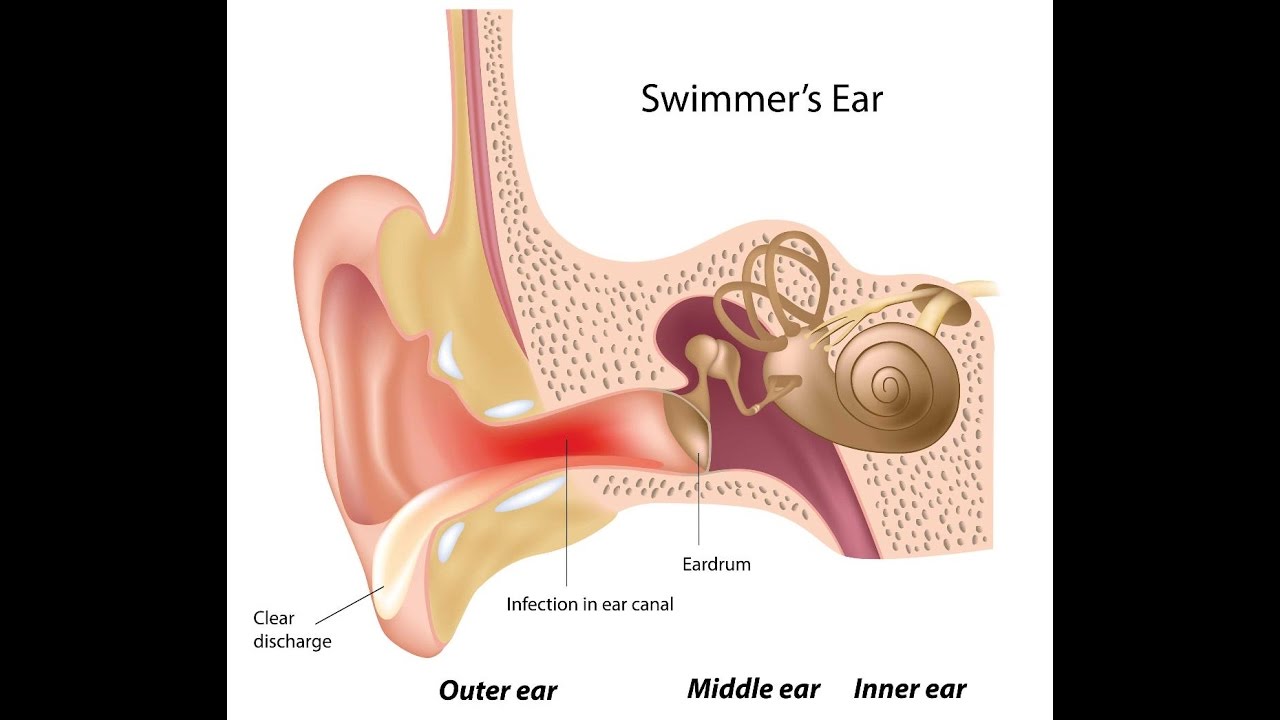 Отит могут вызывать инфекционные болезни, такие, как корь, краснуха. Иногда бывает, что причиной отита становятся частые обильные срыгивания малыша, при этом остатки еды могут попадать в среднее ухо через слуховую трубу и вызывать воспаление. Причиной повторных отитов часто становится аденоидит.
Отит могут вызывать инфекционные болезни, такие, как корь, краснуха. Иногда бывает, что причиной отита становятся частые обильные срыгивания малыша, при этом остатки еды могут попадать в среднее ухо через слуховую трубу и вызывать воспаление. Причиной повторных отитов часто становится аденоидит. Они могут быть серозными или гнойными, иметь примесь крови. Выделения из ушей при отитах происходят в результате перфорации (разрыва) барабанной перепонки. Отсутствие лечения данного состояния может привести к стойкому нарушению остроты слуха у малыша, что еще раз подтверждает необходимость немедленного обращения к врачу при первых признаках отита.
Они могут быть серозными или гнойными, иметь примесь крови. Выделения из ушей при отитах происходят в результате перфорации (разрыва) барабанной перепонки. Отсутствие лечения данного состояния может привести к стойкому нарушению остроты слуха у малыша, что еще раз подтверждает необходимость немедленного обращения к врачу при первых признаках отита.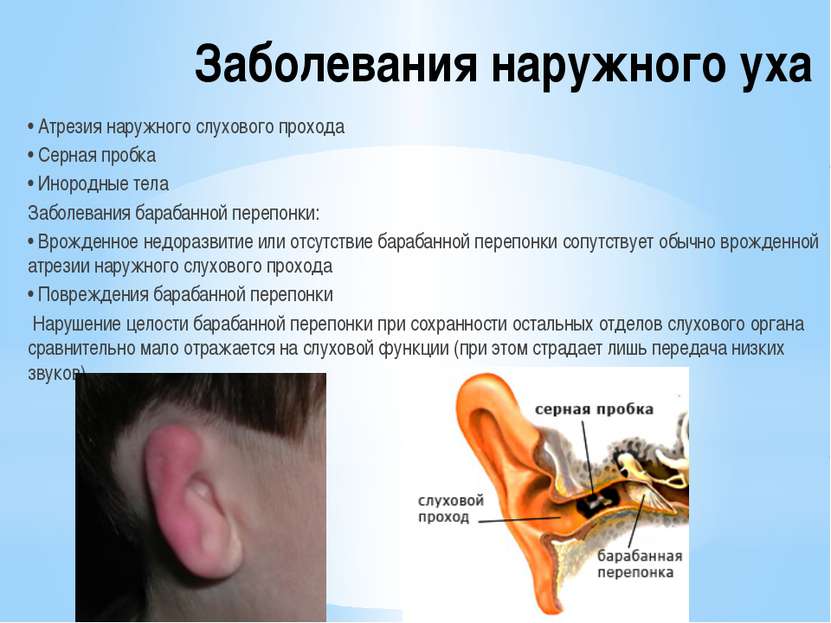

 К развитию инфекции предрасполагают ссадины и царапины наружного уха, сахарный диабет, гноетечение, сопровождающее средний отит у детей. Возбудителями наружного отита у детей чаще всего служат синегнойная палочка, кишечная палочка, протей, стафилококк; в 20% случаях – грибки.
К развитию инфекции предрасполагают ссадины и царапины наружного уха, сахарный диабет, гноетечение, сопровождающее средний отит у детей. Возбудителями наружного отита у детей чаще всего служат синегнойная палочка, кишечная палочка, протей, стафилококк; в 20% случаях – грибки.
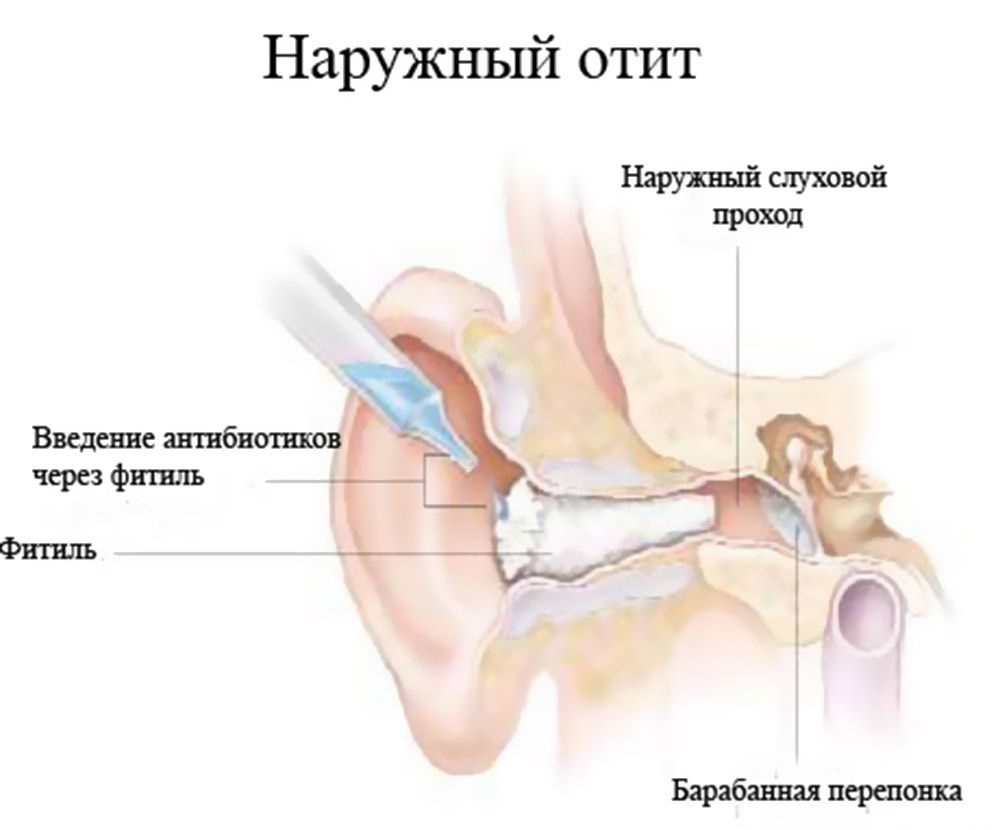
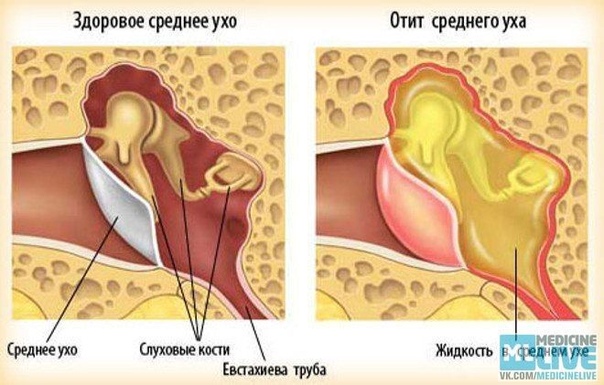 При этом наиболее часто развивается воспаление внутреннего уха (лабиринтит), который сопровождается головокружением, шумом в ушах, снижением или полной потерей слуха, нарушением равновесия, тошнотой и рвотой, нистагмом.
При этом наиболее часто развивается воспаление внутреннего уха (лабиринтит), который сопровождается головокружением, шумом в ушах, снижением или полной потерей слуха, нарушением равновесия, тошнотой и рвотой, нистагмом. Поскольку отиту часто сопутствует другая ЛОР-патология, дети нуждаются в полном отоларингологическом обследовании. В ряду инструментальных методов диагностики главное место принадлежит отоскопии, которая позволяет осмотреть барабанную перепонку, увидеть ее утолщение, инъекцию, гиперемию, выпячивание либо перфорацию и гноетечение. При перфоративном среднем отите у детей берется экссудат для бактериологического исследования.
Поскольку отиту часто сопутствует другая ЛОР-патология, дети нуждаются в полном отоларингологическом обследовании. В ряду инструментальных методов диагностики главное место принадлежит отоскопии, которая позволяет осмотреть барабанную перепонку, увидеть ее утолщение, инъекцию, гиперемию, выпячивание либо перфорацию и гноетечение. При перфоративном среднем отите у детей берется экссудат для бактериологического исследования. Если в течение 2-3 дней воспаление не стихает, прибегают к вскрытию фурункула слухового прохода.
Если в течение 2-3 дней воспаление не стихает, прибегают к вскрытию фурункула слухового прохода.
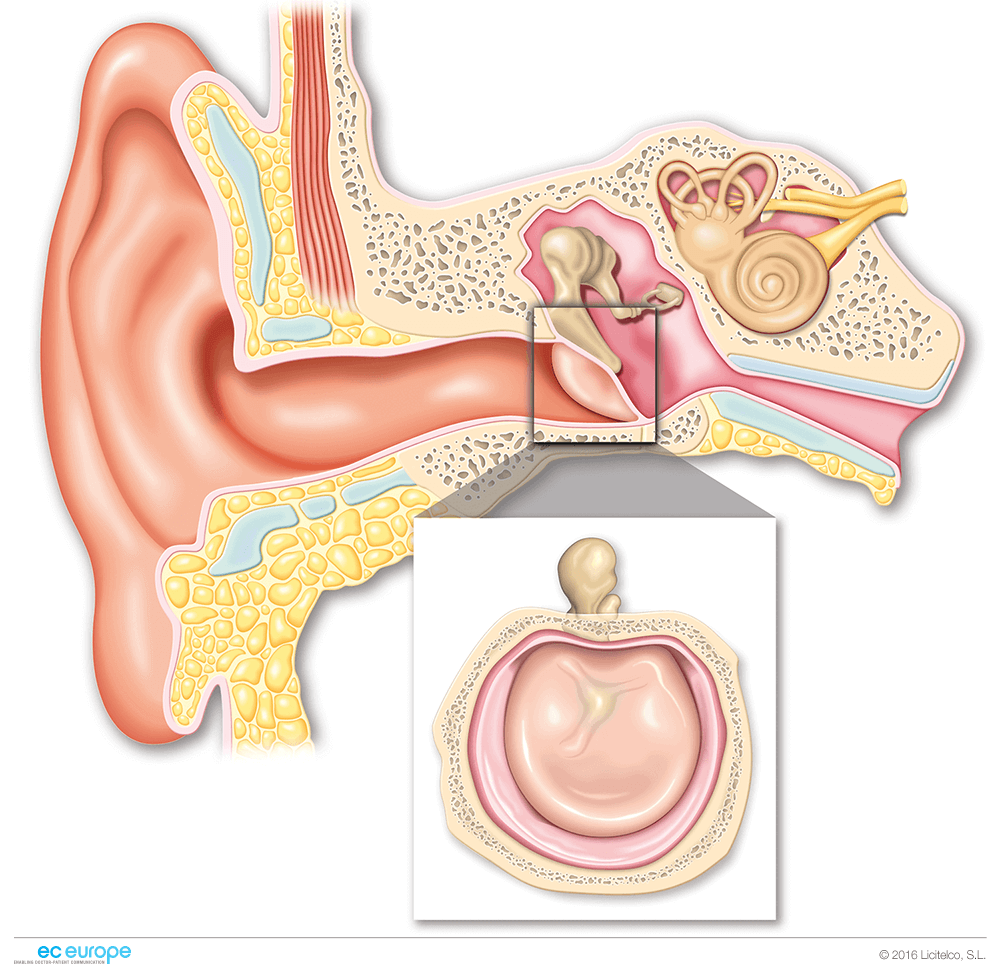 При этом, в большинстве случаев, у пациентов образуется дефект барабанной перепонки (отверстие в мембране). Различают три формы хронического отита: хроническое гнойное воспаление слизистой, хроническое гнойное воспаление слизистой и костных структур среднего уха, и холестеатому. Ни одна из трёх вышеуказанных форм хронического воспаления среднего уха (отита) не лечится без профессиональной медицинской помощи и хирургической терапии.
При этом, в большинстве случаев, у пациентов образуется дефект барабанной перепонки (отверстие в мембране). Различают три формы хронического отита: хроническое гнойное воспаление слизистой, хроническое гнойное воспаление слизистой и костных структур среднего уха, и холестеатому. Ни одна из трёх вышеуказанных форм хронического воспаления среднего уха (отита) не лечится без профессиональной медицинской помощи и хирургической терапии. 

 Болезнь, как правило, развивается медленными темпами. Увеличиваясь в размерах, холестеатома может разрушить расположенные рядом костные структуры черепа, её содержимое проникнет в головной мозг, что может вызвать инфекционное воспаление оболочки мозга (менингит), воспаление головного мозга (энцефалит), абсцесс мозга и другие тяжелые последствия.
Болезнь, как правило, развивается медленными темпами. Увеличиваясь в размерах, холестеатома может разрушить расположенные рядом костные структуры черепа, её содержимое проникнет в головной мозг, что может вызвать инфекционное воспаление оболочки мозга (менингит), воспаление головного мозга (энцефалит), абсцесс мозга и другие тяжелые последствия.


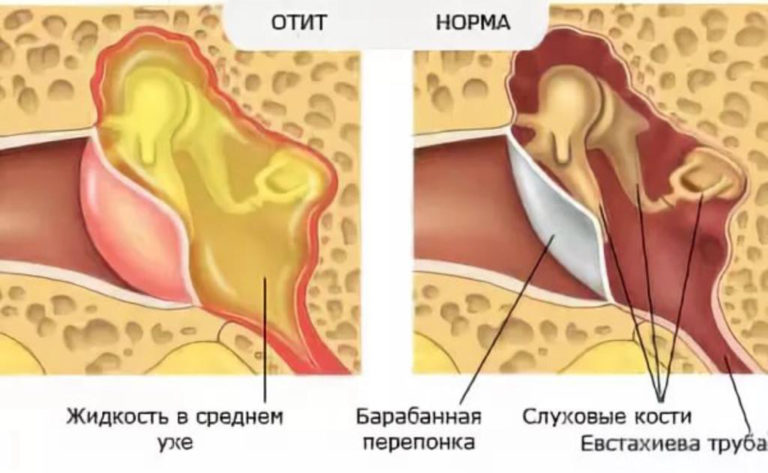 Лечение отита включает также закапывание в слуховой проход обезболивающих капель, но только по назначению врача. Самолечение недопустимо, так как симптоматика при этом будет слабо выражена и затруднит диагностирование заболевания.
Лечение отита включает также закапывание в слуховой проход обезболивающих капель, но только по назначению врача. Самолечение недопустимо, так как симптоматика при этом будет слабо выражена и затруднит диагностирование заболевания. Если такая дренажная трубка в течение 6-12 месяцев не отходит сама по себе в связи с тем, что отверстие забито серой или сдавлено утолщенным рубцом на барабанной перепонке, то её удаляют оперативным путем. Барабанная перепонка при этом восстанавливается в большинстве случаев сама по себе.
Если такая дренажная трубка в течение 6-12 месяцев не отходит сама по себе в связи с тем, что отверстие забито серой или сдавлено утолщенным рубцом на барабанной перепонке, то её удаляют оперативным путем. Барабанная перепонка при этом восстанавливается в большинстве случаев сама по себе. Около 80 % пациентов избавляются от симптомов уже через 2-7 дней от начала болезни.
Около 80 % пациентов избавляются от симптомов уже через 2-7 дней от начала болезни. Составляет примерно 25-40% среди всех заболеваний уха.
Составляет примерно 25-40% среди всех заболеваний уха. У детей, страдающих частыми
отитами часто выявляется бактерионосительство. Из бактериальных возбудителей
наиболее значимыми являются пневмококк, гемофильная палочка и моракселла. В
последние годы появляется всё больше сообщений об этиологической роли атипичной
внутриклеточной инфекции (Chlamydophila
pneumoniae).
У детей, страдающих частыми
отитами часто выявляется бактерионосительство. Из бактериальных возбудителей
наиболее значимыми являются пневмококк, гемофильная палочка и моракселла. В
последние годы появляется всё больше сообщений об этиологической роли атипичной
внутриклеточной инфекции (Chlamydophila
pneumoniae).
 Для оценки состояния барабанной перепонки и
определения жидкости в среднем ухе используют отоскопию и видеоотоскопию или
исследование уха с помощью микроскопа. Применение эндоскопической техники
существенно улучшает диагностические возможности: определение наличия жидкости
в среднем ухе, выявление мелких перфораций барабанной перепонки, определение
подвижности барабанной перепонки.
Для оценки состояния барабанной перепонки и
определения жидкости в среднем ухе используют отоскопию и видеоотоскопию или
исследование уха с помощью микроскопа. Применение эндоскопической техники
существенно улучшает диагностические возможности: определение наличия жидкости
в среднем ухе, выявление мелких перфораций барабанной перепонки, определение
подвижности барабанной перепонки. При своевременно начатом
лечении в большинстве случаев острый средний отит разрешается без применения
антибиотиков. Это характерно для острого среднего отита у детей старше 2-х лет
с благоприятным фоном, когда заболевание вызвано вирусами. При среднетяжёлом и
тяжёлом течении антибиотики применяют почти всегда, особенно у детей до 2 лет.
У детей старше 2 лет при отсутствии выраженных симптомов интоксикации, болевого
синдрома, температуры тела выше 38°С, в течение суток можно ограничиться только
симптоматической терапией. Однако при отсутствии положительной динамики в
симптомах заболеваний в течение 24 часов необходимо начинать антибактериальную
терапию.
При своевременно начатом
лечении в большинстве случаев острый средний отит разрешается без применения
антибиотиков. Это характерно для острого среднего отита у детей старше 2-х лет
с благоприятным фоном, когда заболевание вызвано вирусами. При среднетяжёлом и
тяжёлом течении антибиотики применяют почти всегда, особенно у детей до 2 лет.
У детей старше 2 лет при отсутствии выраженных симптомов интоксикации, болевого
синдрома, температуры тела выше 38°С, в течение суток можно ограничиться только
симптоматической терапией. Однако при отсутствии положительной динамики в
симптомах заболеваний в течение 24 часов необходимо начинать антибактериальную
терапию.

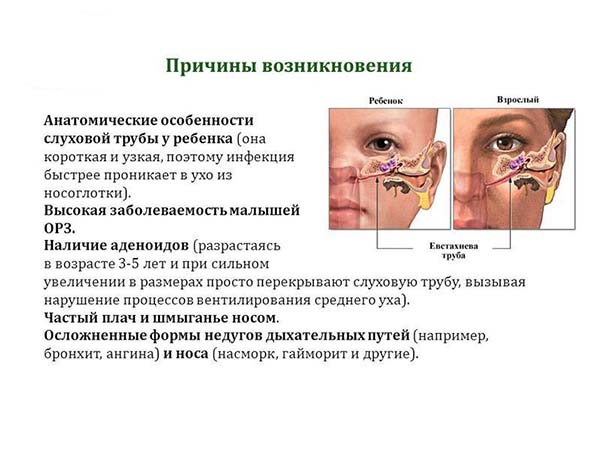 Многие малыши переносят его по 5-7 (!) раз в год.
Многие малыши переносят его по 5-7 (!) раз в год.
 От боли помогут ушные капли, например, отипакс или отинум. Врач также может рекомендовать согревающие спиртовые компрессы – их прикладывают к ушной раковине.
От боли помогут ушные капли, например, отипакс или отинум. Врач также может рекомендовать согревающие спиртовые компрессы – их прикладывают к ушной раковине.
 В общем, в течении недуга выделяют три стадии, каждая из которых требует своего подхода.
В общем, в течении недуга выделяют три стадии, каждая из которых требует своего подхода.
 Они устраняют отек слизистых оболочек и улучшают вентиляцию между носоглоткой и полостью уха.
Они устраняют отек слизистых оболочек и улучшают вентиляцию между носоглоткой и полостью уха.
 С этой целью снова выполняют продувание слуховой трубы или делают пневмомассаж барабанной перепонки. Прием лекарственных средств отменяют.
С этой целью снова выполняют продувание слуховой трубы или делают пневмомассаж барабанной перепонки. Прием лекарственных средств отменяют.
 К тому же у каждой лечебной меры есть свой срок применения. Так, например, компрессы можно ставить только до перехода недуга в гнойную стадию. А антибактериальные капли бесполезно использовать в начале заболевания. Решение о том, что и когда нужно делать, должен принимать лечащий врач. В противном случае домашнее лечение отита может закончиться плачевно.
К тому же у каждой лечебной меры есть свой срок применения. Так, например, компрессы можно ставить только до перехода недуга в гнойную стадию. А антибактериальные капли бесполезно использовать в начале заболевания. Решение о том, что и когда нужно делать, должен принимать лечащий врач. В противном случае домашнее лечение отита может закончиться плачевно.
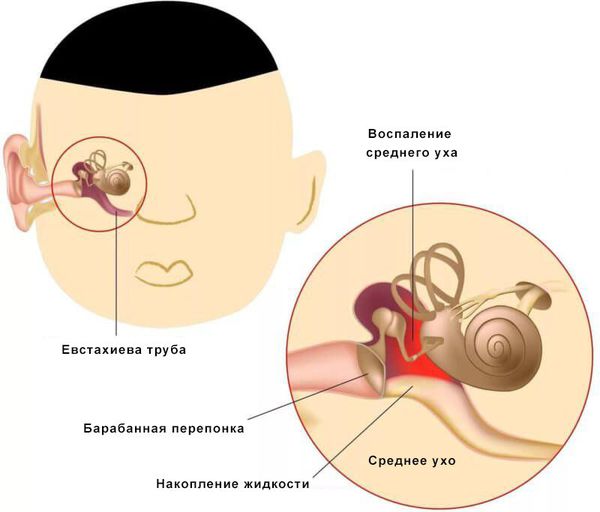 Ам Дж Отол .
1984, 5 (6): 459–462 ….
Ам Дж Отол .
1984, 5 (6): 459–462 ….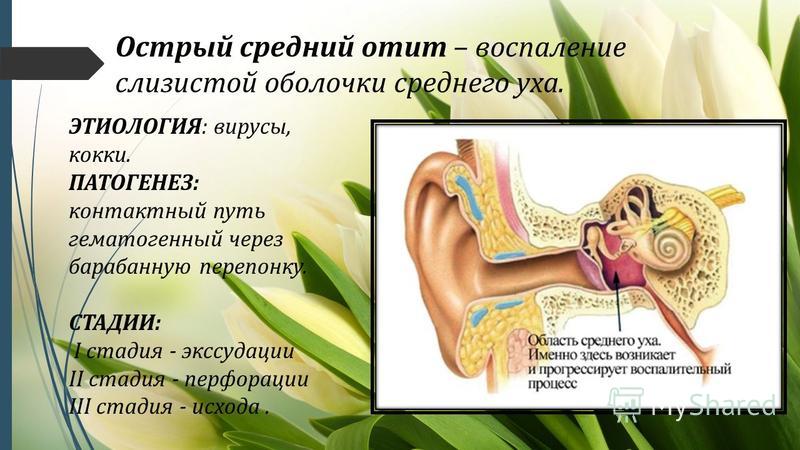 Pediatr Infect Dis J .
2004. 23 (9): 829–833.
Pediatr Infect Dis J .
2004. 23 (9): 829–833. ): S31 – S36.
): S31 – S36. Pediatr Infect Dis J .
1998. 17 (6): 552–555.
Pediatr Infect Dis J .
1998. 17 (6): 552–555. Антибиотики при остром среднем отите у детей. Кокрановская база данных Syst Rev .2013; (1): CD000219.
Антибиотики при остром среднем отите у детей. Кокрановская база данных Syst Rev .2013; (1): CD000219. Siwek J,
Lin KW.
Мудрый выбор: больше хороших клинических рекомендаций для улучшения качества медицинской помощи и снижения вреда. Am Fam Врач .
2013. 88 (3): 164–168. https://www.aafp.org/afp/choosingwisely. Доступ 24 сентября 2013 г.
Siwek J,
Lin KW.
Мудрый выбор: больше хороших клинических рекомендаций для улучшения качества медицинской помощи и снижения вреда. Am Fam Врач .
2013. 88 (3): 164–168. https://www.aafp.org/afp/choosingwisely. Доступ 24 сентября 2013 г. Лекарственная аллергия: обновленный параметр практики. Ann Allergy Asthma Immunol .
2010. 105 (4): 259–273.
Лекарственная аллергия: обновленный параметр практики. Ann Allergy Asthma Immunol .
2010. 105 (4): 259–273. Антимикробные агенты Chemother .
2003. 47 (10): 3179–3186.
Антимикробные агенты Chemother .
2003. 47 (10): 3179–3186.
 Сарклиник пролечили много девоек с энурезом. Сарклиник знает, как лечить энурез у девочек в Саратове и Саратовской области, как вылечить энурез у девочек в России, как избавиться от энуреза у девочек в России. Эффективность лечения энуреза у девочек достигает 99% даже в тяжелых случаях. На медицинском сайте sarclinic.ru Вы можете онлайн бесплатно задать вопрос врачу, прочитать отзывы пациентов. На первой консультации врач расскажет Вам, почему не помогают диетотерапия и психотерапия, электрофорез и глицин, укроп, лечение народными средствами в домашних условиях? Почему не дают результата энурезный будильник и мочевой будильник (аларм), музыкотерапия и лечение травами, зверобой и сказкотерапия, заговоры и физиотерапия. Сарклиник поможет избавиться от «мокрого недуга».
Сарклиник пролечили много девоек с энурезом. Сарклиник знает, как лечить энурез у девочек в Саратове и Саратовской области, как вылечить энурез у девочек в России, как избавиться от энуреза у девочек в России. Эффективность лечения энуреза у девочек достигает 99% даже в тяжелых случаях. На медицинском сайте sarclinic.ru Вы можете онлайн бесплатно задать вопрос врачу, прочитать отзывы пациентов. На первой консультации врач расскажет Вам, почему не помогают диетотерапия и психотерапия, электрофорез и глицин, укроп, лечение народными средствами в домашних условиях? Почему не дают результата энурезный будильник и мочевой будильник (аларм), музыкотерапия и лечение травами, зверобой и сказкотерапия, заговоры и физиотерапия. Сарклиник поможет избавиться от «мокрого недуга». По достижении данного возраста формирование рефлекса мочеиспускания оканчивается, и организм уже в состоянии контролировать такой процесс даже ночью.
По достижении данного возраста формирование рефлекса мочеиспускания оканчивается, и организм уже в состоянии контролировать такой процесс даже ночью. Не полностью развитая ЦНС и структура мочевыделительного пути. Рефлексы, которые отдают сигнал головному мозгу, работают не на полную силу, что и создает условия для неполноценной деятельности мочевого пузыря.
Не полностью развитая ЦНС и структура мочевыделительного пути. Рефлексы, которые отдают сигнал головному мозгу, работают не на полную силу, что и создает условия для неполноценной деятельности мочевого пузыря.
 физиологической этиологии. Осложнения могут возникать лишь при невыполнении назначенных врачом рекомендаций, если виной неспособности удерживать урину стало заболевание мочевыводящего пути или иных органов.
физиологической этиологии. Осложнения могут возникать лишь при невыполнении назначенных врачом рекомендаций, если виной неспособности удерживать урину стало заболевание мочевыводящего пути или иных органов.
 туалета. Это позволит организму малыша выработать режим отхода от сна и снизить частоту непроизвольного опорожнения мочевого пузыря.
туалета. Это позволит организму малыша выработать режим отхода от сна и снизить частоту непроизвольного опорожнения мочевого пузыря. Ребенку важно придерживаться строгого режима. Укладывать малыша необходимо не позднее 9 часов вечера. Не рекомендуется играть в подвижные и активные игры перед отходом ко сну, смотреть возбуждающие нервную систему передачи.
Ребенку важно придерживаться строгого режима. Укладывать малыша необходимо не позднее 9 часов вечера. Не рекомендуется играть в подвижные и активные игры перед отходом ко сну, смотреть возбуждающие нервную систему передачи. появляются новые методы диагностики, лечения, профилактики различных заболеваний, все еще теплица призрачная надежда людей, пап и мам, бабушек и дедушек на то, что можно вылечить энурез без дорогостоящих таблеток и длительных процедур народными средствами, народными способами в домашних условиях. При этом лучше не прибегать к услугам квалифицированных врачей, докторов. Лучше что-то попить немного дома, не вставая с дивана, и смотря при этом научно-познавательные медицинские передачи, о том, что жить здорово здоровым и богатым, чем бедным и больным. Народная медицина за последние столетия выработала огромный багаж знаний, которые передавались устами от прабабушек к бабушкам, от бабушек к мамам, от мамам к дочкам, от дочек к внучкам и так далее. Ситуация, при которой дети писаются ночью встречается довольно часто. Но некоторые родители, бабушки и дедушки ждут, пока пройдет само, а детский энурез переходит в подростковый, подростковый энурез — во взрослый, а взрослый энурез без терапии плавно перетекает в старческое недержание мочи.
появляются новые методы диагностики, лечения, профилактики различных заболеваний, все еще теплица призрачная надежда людей, пап и мам, бабушек и дедушек на то, что можно вылечить энурез без дорогостоящих таблеток и длительных процедур народными средствами, народными способами в домашних условиях. При этом лучше не прибегать к услугам квалифицированных врачей, докторов. Лучше что-то попить немного дома, не вставая с дивана, и смотря при этом научно-познавательные медицинские передачи, о том, что жить здорово здоровым и богатым, чем бедным и больным. Народная медицина за последние столетия выработала огромный багаж знаний, которые передавались устами от прабабушек к бабушкам, от бабушек к мамам, от мамам к дочкам, от дочек к внучкам и так далее. Ситуация, при которой дети писаются ночью встречается довольно часто. Но некоторые родители, бабушки и дедушки ждут, пока пройдет само, а детский энурез переходит в подростковый, подростковый энурез — во взрослый, а взрослый энурез без терапии плавно перетекает в старческое недержание мочи. Раздаточный материал для пациентов
Раздаточный материал для пациентов