причины, что это значит у женщин и мужчин
На протяжении всей жизни человека все его органы и системы функционируют без перерывов и выходных. Чтобы проверить состояние организма необходимо периодически проходить медицинское обследование, включающее методы лабораторной диагностики. Ежедневную очень серьезную нагрузку в человеческом организме выполняют почки – выводят конечные продукты обменных процессов: азотистые отходы (носящие название «мочевины»), метаболиты белков, мочевой и нуклеиновых кислот.
Оценить качество функциональной деятельности всей мочевыделительной системы возможно с помощью биохимического анализа, который позволяет определить концентрацию креатинина в периферической крови. Метаболит креатин-фосфатной реакции (конечный продукт аминокислотно-белкового обмена) образуется в тканях мышечного аппарата и выделяется в циркулирующую кровь.
Для человеческого организма это вещество имеет очень важное значение, ввиду его участия в энергетическом обмене мышц. После реализации полезного действия креатин-фосфата, он преобразуется в креатинин, который легко удаляют почки вместе с мочой. При избыточном накоплении данного соединения в организме человека начинаются функциональные нарушения. Это явление приводит к токсическому поражению клеток его тканей, изменению нормального кислотно-щелочного баланса биологических жидкостей и метаболизма в органах.
Значительное превышение нормальных параметров требует своевременного использования средств, уменьшающих креатинин. В противном случае его высокий уровень приводит к развитию серьезных патологических процессов в головном мозге, кровеносной и дыхательной системах, которые могут завершиться летальным исходом.
Снижение количества креатинина наблюдается под влиянием различных факторов – голодания, снижения мышечной массы, беременности, применения кортикостероидных препаратов, наличия у пациента сахарного диабета I типа или ХПН (хронической почечной недостаточности). Низкий креатинин в циркулирующей крови часто обусловлен пубертатным периодом, истощением организма, ампутацией конечностей, частичным или полным отказом от продуктов, имеющих животное происхождение.
В этой статье мы хотим предоставить нашим читателям подробную информацию о том, когда нужно проверить концентрацию креатинина в крови, каковы показатели нормы, о необходимости устранения причины его понижения и способах повышения уровня содержания данного соединения.
Допустимое количество
До синтеза в мышечной ткани при участии ферментов путь данного вещества в человеческом организме начинается в паренхиме почек. Далее модификация молекул креатинина происходит в печени, затем он с током крови транспортируется в мышцы – здесь под воздействием энзима креатин-фосфокиназы синтезируется в креатин-фосфат, обеспечивающий сокращение нитевидных структурных частиц мышечной ткани.
Именно в миофибриллах и происходит его разрушение с выделением энергии, которая используется сократительными мышцами, остатка воды, неорганического фосфора и образованием креатинина. Все азотсодержащие вещества считаются беспороговыми – это значит, что они не ре-абсорбируются в организме (не подвергаются обратному всасыванию в кровяном русле), а беспрепятственно полностью удаляются из организма с мочой.
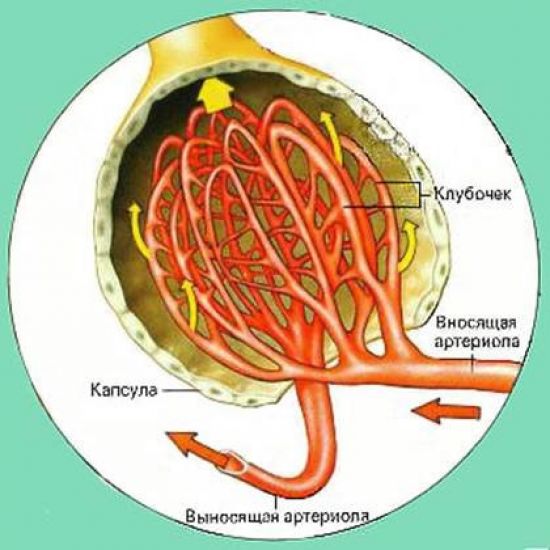
Изменение концентрации креатинина в крови указывает на нарушение клубочковой фильтрации почек, используя специфическое исследование – пробу Реберга, практикующие специалисты могут рассчитать количество плазмы, фильтрующейся в клубочках почечного тельца за единицу времени
Процесс выведения креатинина непрерывен, его колебания в крови незначительны, а допустимая концентрация в крови является постоянной величиной, которая зависит от гендерной принадлежности, возраста, телосложения, образа жизни человека, состояния его гормонального фона, уровня физических нагрузок и пищевых предпочтений.
Референсные значения креатинина у женщин (от 53 до 108 мкмоль/л) отличаются от нормальных показателей у мужчин (от 55 до 123) – это объясняется тем, что представители сильной половины человечества наделены большей мышечной массой. У детей параметры изменяются в зависимости от возраста:
- до 1 года – от 18 до 36 мкмоль/л;
- до 7 лет – от 21 до 76;
- до 14 лет – от 30 до 83;
- до 16 лет – от 51 до 98.
О чем говорит уровень ниже нормы?
В течение суток концентрация конечного продукта аминокислотно-белкового обмена остается стабильной – его выводится столько же, сколько образуется в мышечной ткани. Незначительное понижение креатинина в крови наблюдается при изменениях рациона питания, веса и гормонального статуса.
Резкие колебания показателей наблюдаются:
- При тяжелых патологиях почек (пиело- и гломерулонефрите, мочекаменной болезни, поликистозе, амилоидозе), наносящих организму человека серьезный вред и провоцирующих появление ХПН. Для уточнения заболевания, которое приводит к тому, что креатинин в крови значительно снижен, пациенту необходимо пройти комплексное обследование.
- При нарушении обменных процессов – этому явлению могут способствовать изменение функциональной деятельности щитовидной железы, гипофиза, надпочечных и половых желез. Большое количество жиров, которые содержат молочные и мясные продукты подавляют иммунную и другие жизненно важные системы – после пересмотра рациона питания расстройство метаболизма проходит.
- При истощении ресурсов энергии – постоянные чрезмерные физические нагрузки приводят к тому, что энергетические запасы человеческого организма исчерпываются. Снизить параметры креатинина может уменьшение массы тела и белковых запасов, пополнение которых происходит в мышечной ткани.
- При прогрессирующей мышечной дистрофии, обусловленной несоответствием потерей энергии и питательной ценностью продуктов либо атрофией мышечных волокон после потери трудоспособности – при неизлечимых хронических патологических процессах или после перенесенного инсульта.
- При длительном применении синтетических аналогов эндогенных гормонов коры надпочечников (глюкокортикостероидов) – их воздействие на человеческий организм способствует подавлению некоторых метаболических процессов.
- При бесконтрольном использовании медикаментов с выраженным токсическим эффектом – ртутных соединений, сульфаниламидных и антибактериальных средств, барбитуратов, тиазидовых мочегонных препаратов.

Пониженный креатинин в крови у женщины, вынашивающей ребенка, не должен вызывать излишних волнений – изменение количества фермента в период гестации считается нормой
Изменение показателей элемента остаточного азота может быть связано со следующими специфическими причинами:
- половой принадлежностью – в женском организме наблюдается повышенный уровень эстрогенов, которые оказывают влияние на метаболизм белков;
- беременностью – уменьшение количества креатинина характерно для I триместра, в этот период в организме женщины происходит перестройка гормонального фона, а энергетические ресурсы тратятся на формирование органов будущего младенца;
- врожденными патологиями – наличие у ребенка пороков сердца, сахарного диабета, различных хронических инфекций способствует снижению важных биологически активных веществ;
- мальабсорбцией – нарушением процесса всасывания креатинина стенками кишечника;
- циррозом или некрозом печени – эти патологии приводят к отмиранию гепатоцитов и снижению синтеза вещества из поступающих с продуктами питания белков;
- слабой сократительной способностью сердечной мышцы;
- онкологическими заболеваниями, для которых характерно уменьшение мышечной массы и, следовательно, количества креатинина в крови;
- инвалидностью (чаще всего с отсутствием нижних конечностей) – это явление объясняется дефицитом мышечной ткани и недостаточной физической активностью;
- пагубными привычками (курением и злоупотреблением спиртными напитками), неправильным образом жизни и плохим питанием – эти факторы провоцируют нарушение функции важных систем человеческого организма.
Анорексия (преднамеренное расстройство приема пищи) характеризуется истощением организма, которое связано с отсутствием поступления в организм человека белка, важных витаминов и микроэлементов – при этом патологическом состоянии требуется немедленное вмешательство медицинских специалистов, в противном случае существует угроза летального исхода .
Симптоматика
Специфических проявлений дефицита данного фермента не существует – они напрямую связаны с изменением состояния здоровья человеческого организма. Именно поэтому при изменениях показателей важного продукта метаболизма практикующие специалисты учитывают наличие у пациента:
- признаков нарушения функции кишечника – несварения пищи, диспепсии;
- чувства тяжести и боли в области правого подреберья;
- упадка сил неустановленной этиологии;
- снижения активной деятельности;
- видимой потери веса;
- перенесенных травм;
- чрезмерного психоэмоционального напряжения;
- болезненных ощущений в сердце.
Пациенту необходимо пройти дополнительные диагностические исследования, по их результатам назначаются адекватные лечебные мероприятия.
Почему креатинин в крови беременных женщин понижен?
Период вынашивания ребенка характеризуется изменением референсных значений многих биохимических параметров. У будущих мам увеличивается общий объем крови, в связи с этим явлением повышается нагрузка на почки – в течение суток они фильтруют более 150 л биологической жидкости. Нормальной концентрацией креатинина в крови при беременности считаются показатели от 37 до 76 мкмоль/л.

Если у будущей мамы наблюдается дефицит массы тела, акушер-гинеколог может заподозрить, что причиной понижения креатинина является недостаточное количество белка (очень важного элемента формирования мышечной ткани плода) в рационе питания
Как повысить?
Лечебные мероприятия зависят от причин, которые повлияли на понижение его показателей. Быстро нормализовать концентрацию креатинина можно с помощью народных средств:
- измельчить в кофемолке семена льна и корни окопника, добавить мед в пропорции 3:1, хорошо перемешать и принимать 3 раза в день после еды с чаем;
- 1 ч. л. цветочной пыльцы растворить в 200 мл кипяченой воды, принимать 2 раза по 1 ст. л.;
- из ягод барбариса (их можно купить в аптечной сети) приготовить настой и принимать его по 80 мл 2 раза до еды.
Значительную роль играет рациональное питание – ежедневно в меню должны присутствовать продукты, которые содержат белок:
- мясо и рыба;
- гречневая, рисовая и манна крупа;
- грибы;
- грецкие орехи и арахис;
- курага;
- бананы;
- картофель;
- киви;
- свиная печень;
- куриные яйца;
- макаронные изделия высшего сорта;
- бобовые и морепродукты.
Особое внимание необходимо уделить лечению основного патологического процесса, увеличению физических нагрузок для наращивания мышечной массы, соблюдению режима сна, употреблению достаточного количества жидкости (не менее 1,5 л в день) и приему витаминно-минеральных комплексов.
В завершении всего вышесказанного хочется еще раз подчеркнуть, что креатинин считается важным параметром обследования пациента, который являться предвестником различных серьезных патологических процессов. Установить причины его изменения – это дело квалифицированных специалистов! Своевременное диагностирование заболеваний и соответствующие лечебно-профилактические мероприятия помогут избежать возникновения серьезных осложнений.
apkhleb.ru
Креатинин понижен в крови: основные причины и лечение
Креатинин вполне можно назвать индикатором, позволяющим оценить работу почек. И проведение анализа на определение уровня этого вещества в крови человека – своеобразный тест на качество работы почек в целом.
Особенно большой процент креатинина обнаруживается в мышцах. В небольших количествах вещество находится и в головном мозге. Но если говорить именно о его содержании в крови, то здесь показатели будут зависеть от следующих факторов:
- общего состояния мышечной системы человека;
- качества работы выделительной функции почек.
Что такое креатинин?
Креатинин представляет собой молекулярную структуру, являющуюся продуктом мышечного метаболизма. Выделяется вещество при разрушении белковых соединений. И основное количество креатинина образуется именно в мышцах. Затем с током крови креатинин поступает в почки, где происходит его фильтрация, и вещество становится частью мочи. Почти весь объем креатинина выводится почками.

Общее количество вещества в течение суток остается практически неизменным, поскольку мышечная масса человека никаких сильных изменений не претерпевает. И если у человека наблюдается отклонения показателей креатинина крови (увеличение его количества), то речь может идти о проблемах с работой почек.
В отдельных случаях, напротив, наблюдается снижение содержания вещества в крови. Почему это происходит и что это значит? И именно об этом и пойдет сегодня речь.
Креатинин при беременности
Анализ сыворотки крови на креатинин при беременности назначается с целью отслеживания работы почек, вынашивающей ребенка женщины. Но если вне беременности повышенный показатель указывает на проблемы с их работой, то в период гестации он чаще всего бывает понижен.
 Норма креатинина крови у женщин составляет 53-97 мкмоль /л. При беременности (чаще всего в первом и втором триместре) после проведения лабораторного анализа диагностируется его понижения.
Норма креатинина крови у женщин составляет 53-97 мкмоль /л. При беременности (чаще всего в первом и втором триместре) после проведения лабораторного анализа диагностируется его понижения.
Объясняется такое отклонение от нормы значительным увеличением общего объема крови. Почки при этом также работают в более напряженном режиме. Снижение креатинина крови при беременности – это физиологическая норма. И показатели в 35-70 мкмоль/л не являются патологией.
Совет! Если во время беременности женщина плохо набирает вес, либо придерживается вегетарианского меню, то снижение количества вещества может быть не совсем хорошим знаком. И будущей маме будет рекомендовано пересмотреть свой рацион, чтобы набрать необходимый по срокам гестации вес.
Креатинин: детские показатели
Норма креатинина в крови у ребенка во многом зависит от его возраста, а также активности роста и увеличения мышечной массы. У новорожденных деток вследствие повышенной нагрузки, перенесенной малышом в период родов, показатели всегда высокие и сопоставимы с уровнем креатинина у взрослого человека. Значительным уровень креатинина будет и в подростковом возрасте, что обусловлено активным ростом организма.
Возраст | Норма, мкмоль/л |
| От рождения до двух недель | 55-110 |
| От рождения до года | 50-90 (при этом ежемесячно показатель должен снижаться на 5-10 мкмоль/л) |
| От 1 года до 14 лет | 23-65 |
| В 16 лет | У девушек – 50-80 У мальчиков – 60-95 |
Основная причина понижения количества креатинина крови в детском возрасте заключается в уменьшении мышечной массы. Креатинин – побочный продукт, выделяемый при сокращении мышц. Именно поэтому при любых заболеваниях, связанных с существенным снижение объема мышечной массы, диагностируется патологическое понижение его показателей.

Креатинин в крови у женщин: почему может быть понижен
Показатели креатинина в крови женщин зависят от возраста, а также работоспособности почек.
| Возраст | Норма, мкмоль/л |
| До 1 месяца | 27-88 |
| От 1 месяца до 1 года | 18-35 |
| 1-12 лет | 27-62 |
| 12-17 лет | 44-88 |
| Старше 17 | 58-96 |
| Старше 60 | 53-106 |
Почему происходит понижение показателей, точно медики не знают. Но считается, что снижение содержания этого вещества у женщин может быть спровоцировано следующими состояниями:
- строгим соблюдением вегетарианской диеты;
- нехваткой веса;
- беременностью;
- приемом глюкокортиковых препаратов.
Креатинин у мужчин
Почки не могут отфильтровывать все поступившее в них вещество, поскольку выделение креатинина в кровь не прекращается ни на секунду. При этом плазма крови мужчин содержит стабильные показатели вещества, напрямую зависящие от возрастных показателей, особенностей мышечной активности и типа питания.
 Для получения более точных показателей при расшифровке лабораторных анализов желательно соблюдать следующие правила:
Для получения более точных показателей при расшифровке лабораторных анализов желательно соблюдать следующие правила:
- забор крови должен проводиться исключительно утром на голодный желудок;
- перед посещением лаборатории рекомендуется полностью воздержаться мышечных нагрузок, а также избегать перегрева либо переохлаждения;
- за сутки до забора материала нужно исключить из рациона пищу богатую белками;
- в это же время надо отказаться от употребления кофе либо слишком крепкого чая.
Нормы креатина у мужчин представлены в таблице.
| Возраст | Норма, мкмоль/л |
| До 1 месяца | 27-88 |
| От 1 месяца до 1 года | 18-35 |
| 1-12 лет | 27-62 |
| 12-17 лет | 44-88 |
| Старше 17 | 74-110 |
| Старше 60 | 72-127 |
Совет! У мужчин уровень креатинина крови несколько выше, чем у женщин. Объясняется это ведением несколько иного образа жизни, а также различием работы органов и систем.
Большое влияние на показатели у мужчин оказывают и возрастные характеристики. Многие из них регулярно посещают спортивные залы, принимают допинговые средства, усиливающие работоспособность мышечной системы.
Частые причины
Причинами понижения уровня вещества в организме у мужчин могут быть:
- снижение общего объема мышечной массы, спровоцированное различными заболеваниями;
- при поддержании низкобелковой диеты;
- при тяжелых поражениях печени;
- при выраженных нарушениях функции почек;
- развитие раковой опухоли;
- шоковое состояние;
- плохое поступление крови к почкам;
- перекрытие мочевыводящих путей;
- развитие сердечной недостаточности;
- сильное обезвоживание организма;
- цирроз печени.
Общие причины понижения креатинина
Низкий показатель вещества диагностируются относительно нечасто. Причины такого отклонения могут крыться в имеющейся беременности либо в возрасте. Но существуют и вполне объективные причины:

- Резкая потеря мышечной массы, что является следствием развития мышечной дистрофии. Опасность также представляет и травмирование мышц.
- Причины низких показателей могут крыться в развитии тяжелых заболеваний печени, в частности, цирроза.
- Поддерживание вегетарианского типа питания, строгие диеты, полное голодание – еще частые причины снижения показателей креатинина, поскольку в этом случае в организм перестает поступать такой необходимый для него белок.
- Сердечная недостаточность также может сопровождаться пониженными показателями.
- Иногда причины нехватки креатинина – онкологические заболевания, а также инфекционные болезни, для которых характерно плохое питание почек кровью.
- На показатели может оказывать влияние и прием кортикостероидных препаратов.
- Опасность в этом плане представляет и обезвоживание организма, а также нехватка антидиуретического гормона.
Совет! Точные причины позволят установить дополнительные лабораторные исследования.
Как повысить низкий уровень креатинина
Меры, которые можно предпринять для повышения показателей, зависят от установленного диагноза. Но чаще всего рекомендуется заняться наращиванием объема мышечной массы.
Потребуется также отказаться от соблюдения диеты и начать включать в свой рацион как можно больше продуктов, содержащих недостающий человеческому организму белок. Дневное меню в этом случае должно содержать:
- мясо;
- рыбу;
- морепродукты;
- орехи.
Рекомендован также и прием витаминно-минеральных комплексов, способных восстановить дефицит данных веществ. Если причины низкого креатинина – какие-либо заболевания, то потребуется проведение курса необходимой терапии.
analiz-diagnostika.ru
Понижение креатинина в крови: причины у женщин, мужчин и детей
Понижение креатинина в крови нельзя оставлять без внимания, ведь креатинин смело можно назвать одним из факторов, определяющих работу почек. Уровень этого вещества в крови показывает, насколько корректно функционируют почки и есть ли в их работе нарушения.
На уровень креатинина в крови человека оказывают влияние следующие факторы:
- Общее состояние всех групп мышц пациента.
- Деятельность выделительной функции почек.
Наибольшее значение уровня креатинина наблюдается в мышечной системе человека. Хотя некоторое количество его встречается даже в головном мозге.
Что это такое?
 Креатинин – это результат мышечного метаболизма. Основной его процент возникает в мышцах, выделяясь при распаде белковых соединений.
Креатинин – это результат мышечного метаболизма. Основной его процент возникает в мышцах, выделяясь при распаде белковых соединений.
Следующий пункт – почки, в которых осуществляется фильтрация креатинина. Практически весь он покидает организм вместе с мочой.
Ввиду постоянства мышечной массы человека в течение суток, количество вещества в крови практически не меняется.
Важно: нарушения, связанные с фильтрационной способностью почек сопровождаются наличием слишком высокого уровня креатинина в крови.
Встречаются случаи, когда количество креатинина, наоборот, по некоторым причинам понижается. Чтобы понимать суть сложившейся ситуации, необходимо разобраться в причинах ее возникновения.
Норма уровня креатинина и причины понижения
 У беременной
У беременной
Для женщин нормальным показателем считается значение 53-97 мкмоль/л. Будучи беременной, пациентка должна сдать анализы на проверку уровня креатинина в крови. Это поможет специалисту оценить работу почек пациентки.
Креатинин при беременности зачастую понижен до цифр 35-70 мкмоль/л, что является вариантом нормы. Такое отклонение от привычных значений обуславливается значительно увеличившимся объемом крови и усиленной работой почек.
Важно: если низкий креатинин в крови зафиксирован у маловесной пациентки или вегетарианки, это повод бить тревогу.
Улучшить положение и поднять результаты в анализе и увеличить концентрацию креатинина поможет набор веса до значений, рекомендованных по срокам беременности.
У детей
У детей нормальный показатель вещества в крови варьируется в зависимости от возраста и степени роста. Наибольшее значение (как у взрослого) наблюдается в первые две недели жизни, что объясняется серьезной нагрузкой на организм в момент рождения.
| Возрастная категория | Нормальное значение, мкмоль/л |
| Первые 2 недели жизни | 55-110 |
| Дети первого года жизни | 50-90 с регулярным уменьшением |
| 1-14 л | 23-65 |
| 16-17 л | Девушки – 50-80 |
| Парни – 60-95 |
Креатинин является побочным результатом сокращения мышц. Если у ребенка креатинин понижен, следует обратить внимание на его мышечную массу. Любые болезни, связанные с резким уменьшением объема мышц, предполагают снижение креатинина в крови.
 У женщин
У женщин
Уровень вещества в крови у женщин напрямую связан с возрастом и активностью почек.
| Возрастная категория | Нормальное значение, мкмоль/л |
| До 1 мес. | 27-88 |
| 1 мес. – 1 год | 18-35 |
| 1-12 лет | 27-62 |
| 13-17 | 43-87 |
| 18 и старше | 59-96 |
| Старше 60 | 53-105 |
Принято считать, что пониженный креатинин в крови пациентки может быть обусловлен такими фактами:
- Недостаточность веса.
- Гестационный период.
- Употребление глюкокортикоидных гормонов,
- Вегетарианство.
 У мужчин
У мужчин
Непростая работа почек осложняется безостановочной выработкой креатинина. У представителей мужского пола количество этого вещества колеблется в силу возраста, питания, мышечной массы. Поскольку у мужчин мышцы развиты сильнее, чем у женщин, то и креатинин у них в норме выше.
Чтобы результаты анализов были максимально правдивы, необходимо заранее начать подготовку к ним:
- Посещать лабораторию натощак, в дообеденное время.
- Исключить насыщенную белками пищу за сутки до визита в лабораторию.
- В то же время перестать употреблять кофе, крепкий чай.
- Минимизировать мышечные нагрузки, стараться не допустить переохлаждение или перегрев (перед взятием крови).
Норма вещества в крови у мужчин следующая:
| Возрастная категория | Нормальное значение, мкмоль/л |
| До 1 мес. | 27-88 |
| 1 мес. – 1 год | 18-35 |
| 1-12 лет | 27-62 |
| 13-17 | 43-87 |
| 18 и старше | 74-109 |
| Старше 60 | 72-126 |
У мужчин показатели чуть выше, что объясняется иным образом жизни, физическими нагрузками, другой работой организма. Играют роль возраст, состояние мышечной массы, употребление допинговых препаратов.
У мужчин снижение креатинина в крови происходит по следующим причинам:
- Потеря мышечной массы в результате болезни.
- Соблюдение низкобелкового рациона.
- Нарушения в работе почек.
- Саркома.
- Длительный шок.
- Ухудшение кровоснабжения почек.
- Сердечная недостаточность.
- Обезвоживание.
- Обструкция (закупорка) мочевыводящих путей.
- цирроз печени.
Общие причины
Во врачебной практике низкий уровень креатинина в сыворотке крови – явление редкое. В основном, причинами отклонений от нормы является гестационный период либо возраст. Однако не стоит забывать о вполне общих причинах, характерных для представителей обоих полов:
- Мышечная дистрофия, травмы.
- Ухудшение работы печени, тяжелые патологические изменения ее ткани.
- Безбелковая диета, вегетарианство, голодание.
- Проблемы с сердцем, недостаточность.
- Онкология, любые патологии инфекционной природы, которые ухудшают кровоснабжение почек.
- Применение кортикостероидных медикаментов.
- Обезвоживание, нехватка вазопрессина.
Для установления точной причины, почему креатинин в крови понижен, следует провести дополнительные исследования.
Повышение значений
Установив причину патологии, пациент задается вопросом: как повысить уровень вещества в крови? В зависимости от диагноза и причин ухудшения состояния, применяется комплекс мер, по повышению уровня креатинина. Основным решением проблемы является набор мышечной массы.
Следующий шаг – отказ от всевозможных диет, и употребление продуктов с повышенным содержанием белка (орехи, мясо, рыба, морепродукты). Рекомендован прием витаминов, способных улучшить общее состояние организма.
Если причиной низкого содержания креатинина в крови является какое-либо заболевание, основной метод – проведение соответствующей терапии.
 Загрузка…
Загрузка…kardiobit.ru
причины, симптомы, лечение, последствия, какие заболевания, риски и осложнения
Низкий уровень продукта обмена веществ креатинина может указывать на неправильную работу мышц или печени.
В текущей статье мы объясним, по каким причинам уровень креатинина в крови может падать, а также поговорим о способах его восстановления и связанных осложнениях.
Когда организм использует аминокислоту креатин для получения энергии, в качестве побочного продукта образовывается креатинин. Уровень креатинина в кровотоке или моче можно проверить, если есть беспокойство по поводу возможных заболеваний печени или мышц.
Чаще всего низкий уровень креатинина становится признаком утраты мышечной массы, которая проявляется по мере старения организма. Кроме того, рассматриваемое состояние может временно возникать в связи с беременностью, болезнью или из-за плохого питания.
Содержание статьи: 1. Быстрые факты о креатинине 2. Что такое креатинин? 3. Анализы и влияние креатинина на организм 4. Причины низкого уровня креатинина 5. Симптомы низкого уровня креатинина 6. Низкий и высокий уровень креатинина 7. Лечение 8. Как повысить уровень креатинина? 9. Заключение
Быстрые факты о креатинине
- Креатин — аминокислота, которую организм человека вырабатывает естественным образом. Небольшие объёмы креатина попадают в тело через продукты питания.
- Креатин, который используется в организме для получения энергии, вырабатывается печенью и находится в мышцах.
- Низкий уровень креатинина у пожилых людей или у тех, кто имеет недостаточный вес, не должен становиться источником беспокойства.
Что такое креатинин?

Креатин в порошке — популярная добавка, принимаемая для повышения мышечной массы
Аминокислота, называемая креатином, получила популярность в качестве пищевой добавки из-за ряда полезных свойств. В частности, она повышает мышечную массу, улучшает краткосрочные спортивные результаты и помогает телу быстрее восстанавливаться.
Во время использования организмом для получения энергии креатин расщепляется, в результате чего образуется ненужный продукт обмена креатинин.
Уровень креатинина у разных людей отличается. Он зависит от нескольких факторов, включая размеры тела, возраст и половую принадлежность. То есть абсолютного показателя для определения «нормального» уровня креатинина не существует.
При этом низкий уровень креатинина может указывать на проблемы с мышцами или печенью. Впрочем, такое состояние иногда является следствием менее серьёзных факторов, например беременности или снижения мышечной массы у пожилых людей.
Анализы и влияние креатинина на организм
Креатинин всегда представлен в кровотоке. Оттуда он удаляется почками, а затем окончательно выводится из организма вместе с мочой.
Фактически это вещество является побочным продуктом, но американские учёные предполагают, что оно может помогать человеку бороться с заболеваниями. По крайней мере доказано, что креатинин способен останавливать размножение бактерий.
Клиренс креатинина — анализ, который позволяет врачам определить, насколько эффективно почки удаляют креатинин из кровотока.
Данный анализ врачи проводят путём изучения всей мочи, которая выделяется у человека в определённый промежуток времени, например в течение 24 часов. Поле сбора материала эксперты оценивают, насколько хорошо креатинин удаляется почками из организма.
Эту экспертизу чаще применяют, чтобы оценить высокий, а не низкий уровень креатина в организме. Наряду с ней проводятся и другие тесты, позволяющие оценить общее состояние почек.
Причины низкого уровня креатинина

К низкому уровню креатинина может приводить беременность
К числу основных четырёх причин низкого уровня креатинина относится следующее:
- низкая мышечная масса;
- проблемы с печенью;
- диета;
- беременность или болезнь.
Низкая мышечная масса
Уровень креатинина часто связывают с мышечной массой. Данный параметр может понижаться с возрастом или в результате заболеваний.
Низкий уровень креатинина может указывать на то, что мышцы повреждены или ослаблены. К таким последствиям способны приводить различные медицинские состояния, например мышечная дистрофия (МД).
Пожилые люди обычно теряют мышечную массу с возрастом, и это в подавляющем большинстве случаев не угрожает здоровью.
Проблемы с печенью
Креатин вырабатывается печенью, а если печень нездорова и не работает правильно, то она не сможет выделять достаточные объёмы креатина.
При хроническом заболевании печени снижение объёмов производства креатина может составлять до 50% и больше. Поэтому в крови при таком состоянии будет содержаться пониженный уровень креатинина, что можно проверить при помощи простой экспертизы крови, которая называется анализом креатинина в сыворотке.
Диета
Несмотря на то, что большая часть креатина естественным образом производится в организме, небольшие количества этого вещества люди потребляют с пищей. Из этого следует, что низкий уровень креатинина также может быть связан с неправильной диетой.
Главный источник креатина — мясо, поэтому люди, которые придерживаются вегетарианских диет с низким содержанием белка, с более высокой вероятностью могут столкнуться с пониженным уровнем креатинина по сравнению с теми, кто регулярно включают в свой рацион мясные блюда.
Продолжительные периоды воздержания от еды или заболевания, которые обуславливают проблемы с питанием, также могут представлять собой причину низкого креатинина.
Беременность
Беременность часто приводит к низкому уровню креатинина, но после того как женщина рожает ребёнка, содержание этого вещества в крови возвращается к норме.
Симптомы низкого уровня креатинина
Характер симптомов при низком уровне креатинина зависит о состояния, которое приводит к проблеме. Ниже приведён список наиболее распространённых симптомов для каждой из описанных выше основных причин.
- При низкой мышечной массе: недостаток силы, трудности при ведении физической активности, недостаток веса, щуплое тело.
- При болезни печени: воспалённая печень, которая может вызывать боль в верхней правой части живота, утомляемость и тошноту.
- При неправильной диете: слабость, головокружение, потеря веса.
В большинстве случаев перечисленные симптомы возникают не только из-за низкого уровня креатинина, но и вследствие других проблем со здоровьем.
Проверка уровня креатинина обычно входит в комплекс диагностических процедур при обнаружении симптомов других заболеваний.
Низкий и высокий уровень креатинина
Обычно низкий уровень креатинина свидетельствует о том, что организм человека вырабатывает слишком мало креатина. Такое состояние, как правило, связано с печенью, мышцами или диетой.
Высокий уровень креатинина означает, что в организме содержится слишком большое количество креатина. Это также может указывать на то, что креатинин не фильтруется и не удаляется из организма правильно.
Уровень креатинина часто возрастает во время интенсивных тренировок, когда организм активно сжигает креатин при выработке энергии. Кроме того, уровень вещества может повышаться у тех людей, которые придерживаются богатой протеинами диеты.
Высокий уровень также может указывать на проблемы с почками, поскольку эти органы избавляют организм от продуктов обмена и таким образом поддерживают чистоту крови.
Лечение

Если низкий уровень креатинина указывает на проблемы с печенью, то в лечение будет входить отказ от алкоголя
Низкий уровень креатинина может быть признаком различных медицинских состояний, поэтому врачу необходимо использовать анализ крови наряду с другими экспертизами, чтобы узнать о проблемах, которые имеют место в организме пациента.
Если низкий уровень креатинина вместе с другими симптомами указывает на болезнь печени, то врач назначит определённые лекарственные препараты и предложит изменить образ жизни. К числу таких изменений может входить корректировка диеты и отказ от употребления алкоголя.
Если у пациента будут обнаружены заболевания мышечной системы, лечение может включать физиотерапию, медикаменты или операции для сохранения подвижности.
Как повысить уровень креатинина?
Пациентам с низким уровнем креатина могут помочь лёгкие упражнения, направленные на увеличение объёмов мышечной массы, или диета с повышенным содержанием белковых продуктов, которая будет особенно полезна для вегетарианцев.
Люди, которые регулярно занимаются интенсивной физической активностью, могут принимать креатин в качестве добавок без вреда для здоровья.
Однако необходимо помнить, что организм вырабатывает креатин естественным образом, поэтому большинству людей, которые ведут умеренную физическую активность и придерживаются сбалансированной диеты, добавки креатина не нужны.
Заключение
Низкий уровень креатинина может указывать на скрытые проблемы со здоровьем, например на заболевания печени. Однако в таких случаях обычно возникают и другие симптомы, которые должен расследовать врач.
Гораздо чаще низкий уровень креатинина представляет собой признак естественного старения человеческого организма или является временной проблемой, которая легко устраняется корректировкой диеты.
medmaniac.ru
Креатинин понижен в крови: причины, что это значит?
Биохимический анализ мочи и крови на уровень креатинина – это распространенное медицинское исследование, которое позволяет врачам судить об общем состоянии здоровья человека и отдельных органов: если креатинин понижен или повышен, то определенные обменные процессы в организме пациента происходят неправильно.
Изменение уровня креатинина может быть спровоцировано целым рядом причин, от неправильного питания до атрофии мышечных тканей.
Расшифровка результатов анализа на креатинин – это непростая задача даже для профессионального врача.
Что такое креатинин?
Креатинин – это особое молекулярное соединение, которое образуется в мышечных тканях.
С пищей в организм поступают различные питательные вещества, которые выполняют разнообразные функции в организме человека.
Белковая пища (мясные продукты, бобовые, орехи) – основной строительный материал для мышечной массы и источник энергии. Белки расщепляются до аминокислот и направляются в почки и печень.
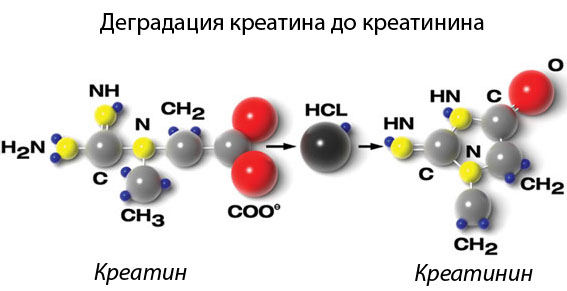
Далее аминокислоты преобразуются в креатинфосфат и поступают в мышечную ткань.
Именно креатинфосфат является основным источником силы мышц: в результате расщепления этого соединения образуется большое количество энергии и побочный продукт, креатинин. За счет полученной энергии происходит сокращение мышц, а креатинин просто выводится в кровь.
Поскольку никакой дальнейшей полезной функции для организма креатинин не выполняет, он отфильтровывается в почках и выводится вместе с мочой.
Мышечные сокращения происходят в организме постоянно и, соответственно, постоянно образуется креатинин.
Именно поэтому концентрация этого вещества в крови и моче позволяет судить о качестве работы почек: если правильная фильтрация нарушена, то креатинин в крови накапливается и анализ выдает превышение допустимой нормы.
Причины пониженного креатинина чаще спровоцированы процессом его образования: недостаточная выработка этого вещества свидетельствует о сниженной мышечной активности.
Как проходит анализ?
Исследовать уровень креатинина в организме можно с помощью анализа крови и анализа мочи. Кровь для анализа берется из вены, желательно натощак.
Особой подготовки к забору биоматериала не требуется. Рекомендуется соблюдать умеренную диету за 1-2 дня до анализа: исключить спиртные напитки, не злоупотреблять богатой белками пищей, избегать повышенных физических нагрузок.
Если вы принимаете какие-либо медикаменты, то обязательно проинформируйте об этом врача. Некоторые препараты, особенно направленные на коррекцию работы мочевыделительной системы, могут исказить результаты анализа.
Врач либо примет решение о временной отмене препарата, либо будет учитывать медикаментозное лечение во время расшифровки анализа.
Анализ мочи на креатинин сдать несколько хлопотнее, поскольку, в отличие от классического анализа на биохимию, данное исследование предполагает измерение среднесуточных показателей и клиренса (способности почек очищать кровь от креатинина).
Потребуется собирать мочу в течение суток, а затем предоставить в лабораторию небольшое количество полученной жидкости.
Как правило, рекомендуется запастись большим стерильным или начисто вымытым с мылом контейнером и сливать в него мочу в течение суток. Начинать забор лучше с утра, за исключением первого мочеиспускания.
Хранить мочу необходимо в темном прохладном месте с соблюдением строгих правил гигиены: если в контейнер попадут посторонняя жидкость или грязь, то результаты анализа могут оказаться недостоверными.
За 1-2 дня до сдачи анализа рекомендуется употреблять белковую пищу в умеренных количествах и ограничить физические нагрузки.
Необходимо полностью исключить алкоголь и проконсультироваться с врачом по поводу приема медикаментов.
В день сдачи анализа лучше не употреблять фруктов и овощей, которые могут изменить цвет мочи (свекла, морковь и пр.)
Расшифровка результатов
Уровень креатинина в крови зависит, в первую очередь, от объема мышечной массы, поэтому предельно допустимое содержание этого вещества разное для женщин и мужчин.
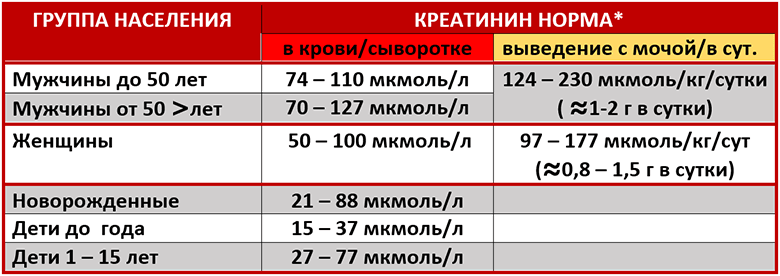
Для сильной половины человечества нормой считается 75 – 110 микромолль на литр. В крови у женщин должно содержаться несколько меньше – 45 – 80 мкмолль/л. У детей нормы содержания креатинина зависят от возраста.
В большинстве лабораторий к результатам анализа прикрепляют аннотацию с референсными значениями, по которым можно самостоятельно оценить, находятся ли ваши показатели в пределах нормы.
Но просто знания коридора допустимых значений недостаточно, чтобы оценить состояние здоровья, а тем более установить причины нарушения баланса.
Как было сказано выше, уровень креатинина во многом зависит от объема мышечной массы. Поэтому у спортсменов, бодибилдеров и просто людей с развитой мускулатурой норма может несколько отличаться.
Причины повышения уровня креатинина в таком случае – естественные процессы в мышечных тканях.
Аналогичным образом результаты анализа тех, кто активно наращивают мышечную массу (например, усиленно занимаются в тренажерном зале), могут несколько разниться с допустимыми показателями.
Немаловажное значение имеет и диета. У вегетарианцев, приверженцев голодания и людей, которые по каким-либо иным причинам соблюдают низкобелковую диету, уровень креатинина в крови может быть несколько ниже. При этом функциональность органов, в т. ч. почек, не играет тут никакой роли.
Гормональные изменения могут сказаться на уровне креатинина. Беременность, особенно первый и второй триместр, – это сложный период для организма в целом.
Организм будущей матери претерпевает серьезные гормональные и структурные изменения, в т. ч. увеличение сосудистого русла, смещение внутренних органов и пр.
Неудивительно, что выработка креатинина может несколько колебаться. Подростковый возраст и половое созревание, помимо гормональных изменений, сопряжены с психоэмоциональными нагрузками, что тоже может сказаться на результатах анализа.
Пониженный уровень креатинина
Гипокреатинемия, пониженное содержание креатинина в крови, – достаточно редкое явление. Сам по себе низкий уровень креатинина не несет угрозы здоровью, но является внешним проявлением опасного процесса – истощения белковых запасов организма.
Если белковый баланс вовремя не восстановить, то возможно развитие различных осложнений, от атрофии мышечных тканей до нарушения работы различных внутренних органов. Важно установить точные причины возникновения дисбаланса.
Пониженное содержание креатинина может наблюдаться у пациентов, соблюдающих низкобелковую диету. Вегетарианство при недостаточной замене животных белков растительными может спровоцировать понижение уровня креатинина.
Видео:
В таком случае основным методом лечения станет корректировка рациона: включение большего количества мяса, особенно говядины.
Вегетарианцы могут заменить мясные продукты растительными: все виды бобовых, молочные продукты и орехи богаты белками.
Причины понижения креатинина могут заключаться в том, что растительные белки хуже усваиваются, и в рацион обязательно необходимо включать дополнительные продукты, которые помогают организму произвести синтез необходимых веществ из растительной пищи.
Врач может порекомендовать витаминный комплекс или специальные протеиновые коктейли для быстрого восстановления количества белков в организме.
Если от низкого уровня креатинина страдает ребенок, то корректировать питание необходимо с учетом возраста.
Низкий уровень креатинина может говорить о патологической атрофии мышц. Существуют наследственные и приобретенные �

 У беременной
У беременной