Черный кал причины 🥝 что это значит, почему у женщины кал темного цвета
Наличие стула черного цвета свидетельствует о присутствии серьезного заболевания или о кровотечении в органах желудочно-кишечного тракта. Именно поэтому не стоит игнорировать данную проблему, и нужно не упускать из виду появившиеся другие симптомы. Также создавать черную окраску могут и продукты питания, но в любом случае необходим визит к специалисту, поскольку он сможет детально разобраться в возникшей ситуации. Лучше перестраховаться и сходить на обследование, чем убеждать себя что все в норме и запускать проблемы. В данной статье мы разберемся в вопросе: если кал (какашки) черного цвета — что это значит? Означает ли это, что нужно себя лечить?
к содержанию ↑Черный кал: причины и возможные заболевания
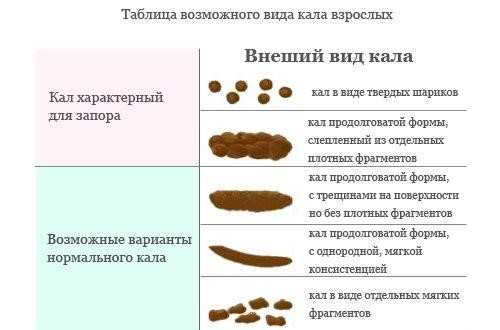
Работа желудочно-кишечного тракта взаимосвязана с цветом кала, консистенцией, частотой стула. Для этих показателей существует норма. Так, стул является нормальным при цвете от желто-коричневого до темно-коричневого оттенков. Если кал черного цвета, это свидетельствует о возникновении проблемы. Так ли это опасно?
Столкнувшись с подобным явлением, многие начинают переживать. Но для начала лучше вспомнить, какие продукты употреблялись накануне, так как вполне возможно, что причина черного цвета кала заключена в употреблении определенных продуктов.
Итак, разберем возможные причины, если кал черного цвета, что это значит и о чем говорит.
Причина 1
Черный оттенок кала связан с употреблением большого объема темных и черных продуктов, которые могут способствовать изменению цвета фекалий, но не консистенции и частоты стула. Если перестать применять данные продукты, то уже через пару дней произойдет восстановление нормального цвета.
Важно! Иногда наблюдается кал жидкой консистенции, так, например употребление чернослива не только вызывает окрашивание, но и способствует ослаблению.
Причина 2
Применение некоторых препаратов также способствует изменению цвета:
- При употреблении таблетки активированного угля наблюдается окрашивание кала в темный цвет.
- Применяя препараты железа, происходит окисление в желудке и кишечнике, что способствует темному цвету.
- Препараты, которые в своем составе имеют висмут, также вызывают окрашивание кала.
Важно! Отмена препаратов способствует нормализации цвета.
Причина 3
Черный цвет кала характеризует кровотечение в отделе пищевода или желудке. В желудке происходит процесс окисления крови, смешивание с желчью, которая находится в двенадцатиперстной кишке, и окрашивание стула в черный цвет. Это — тревожный звоночек, который нуждается в незамедлительной госпитализации.
Также кровотечение вызывают:
- варикозное расширение вен пищевода;
- травмы пищевода;
- злокачественные опухоли;
- язва.
Важно! Кроме черного цвета кала, процесс кровотечения сопровождается тошнотой, рвотой, головокружением, слабостью.
Причина 4
Хронические запоры вызывают изменение цвета каловых масс, которые могут быть черного окраса. Запоры возникают в результате неправильного питания или применения лекарств. Очень часто запоры сопровождают лежачих больных.
к содержанию ↑Черный кал при беременности
Что значит кал черного цвета при беременности?
Важно! Любые предположения по поводу кровотечения при беременности женщины являются угрожающим фактором для будущей матери и ребенка. Поэтому при малейших подозрениях, необходимо сразу же обращаться к специалисту для квалифицированной консультации и решению важной проблемы.
Присутствие черного кала не всегда свидетельствует о кровотечении и серьезном заболевании. Женщину, которая вынашивает ребенка подвергают обследованию с целью профилактики, поскольку очень часто причиной черного цвета кала служит гормональная перестройка:
- При первом триместре беременности организм будущей мамы перестраивается, и именно по этой причине возникают всевозможные расстройства функционирования органов желудочно-кишечного тракта.
- Беременность женщины способствует повышенному уровню прогестерона. Наличие этого гормона провоцирует частое мочеиспускание, влияет на перепады настроения, почти всегда вызывает тошноту.
При кровотечении черный цвет кала свидетельствует о начальном симптоме, следующим шагом будет анемия и другие расстройства, которые мгновенно просматриваются при регулярном обследовании и анализе крови.
Важно! Если черный цвет кала сопутствует увеличению температуры, наличию сильной слабости, бледному цвету лица, присутствию тошноты и рвоты, то нужно немедленно обращаться к специалисту.
Бывают случаи, когда черный цвет кала возникает при лечении беременной женщины от запоров. Пониженный тонус гладкой мускулатуры способствует запорам, которые доставляют неудобства будущей маме с первых месяцев беременности, отчего возникает дискомфорт.
От запоров возникает геморрой и другие проблемы, поэтому беременные женщины активно употребляют чернослив, виноград, смородину, чернику, пьют много компотов из сухофруктов и включают в рацион большое количество овощей и фруктов. В результате запоры исчезают, но возникает окрашенный черный цвет кала. Если уменьшить применение темных фруктов и овощей, то при походе в туалет, происходит нормализация цвета кала.
к содержанию ↑Если недуг появился у взрослых?
Изменение окраски фекалий у взрослых здоровых людей, если не наблюдается присутствие других симптомов, не должно вызывать панику и беспокойство. В таком случае кал черного цвета может свидетельствовать об употреблении красящих продуктов.
Существует перечень продуктов-красителей, которые способны изменить цвет каловых масс:
- блюда, которые содержат большое количество калорий;
- красное сухое или крепленое вино;
- колбаса, изготовленная из крови;
- мясо с кровью, печень, которая особенно популярна у мужчин;
- смородина, черника и ежевика, а также соки из данных ягод;
- темный виноград, черноплодная рябина, употребление соков из них;
- чернослив;
- железосодержащие вещества, такие как бананы, яблоки, хурма, гранат;
- томаты, свекла;
- употребление большого количества крепкого кофе или черного чая.
Необходимо проанализировать собственный рацион продуктов за последние пару дней:
- Если исключить, на ваш взгляд, подозрительные овощи и фрукты, то цвет экскрементов придет в норму уже через сутки.
- Если около трех суток не происходит изменения цвета каловых масс, то пищевые предпочтения не являются причиной черного цвета.
 Иногда в каловых массах просматриваются длинные черные волокнистые вкрапления. Это могут быть непереваренные остатки банана, при этом нужно быть уверенным, что это не глистная инвазия.
Иногда в каловых массах просматриваются длинные черные волокнистые вкрапления. Это могут быть непереваренные остатки банана, при этом нужно быть уверенным, что это не глистная инвазия.
Важно! При применении противовоспалительных лекарств, препаратов от изжоги также возможно изменение цвета испражнений, которые приобретают черный цвет. Это не является причиной для прекращения приема лекарственных препаратов, поскольку после завершения курса лечения временный эффект проходит.
Кроме цвета, нужно обращать внимание и на консистенцию фекалий. Причиной возникновения жидких черных испражнений могут служить:
- неправильный процесс пищеварения;
- интоксикация организма;
- наличие заболеваний.
к содержанию ↑Важно! Появление жидких черных испражнений должно стать причиной обращения к специалистам — и чем быстрее, тем лучше.
Как бороться с такой проблемой у детей?
Наличие черного кала у детей вызывает сильную тревогу и беспокойство у родителей. Если такое произошло, то нужно обязательно понаблюдать за состоянием ребенка.
Важно! Если малыш активный, имеет нормальную температуру тела и его ничего не тревожит, то черный окрас кала вызван принимаемой пищей, поэтому не стоит особо беспокоиться.
Кал черного цвета у детей — значит присутствует один из следующих факторов:
- Первые дни жизни ребенка сопровождает черный окрас кала. Это — нормальный физиологический процесс. При нахождении в утробе матери малышу приходилось постоянно контактировать с околоплодными водами, слизью и другими веществами, постоянно сглатывать их. После рождения желудок у ребенка очищается и происходит выход всего этого вместе с черным калом.
- Черный окрас кала появляется при переходе малыша с грудного кормления на искусственное. Такая ситуация является нормальной, через несколько дней все придет в норму.
- Бананы также могут вызывать черный окрас кала. При первом знакомстве ребенка с таким фруктом может возникнуть подобная реакция, но через несколько дней организм привыкает и стул приходит в норму.
- В детских смесях очень много железа. Употребление такого питания может спровоцировать появление черного стула, поэтому не стоит переживать, ведь через несколько недель происходит нормализация стула.
- Применение железосодержащих витаминов может вызывать появление черного цвета кала. Зная причину, не стоит прекращать применение данного препарата.
- Самой распространенной причиной наличия черного цвета кала является употребляемая пища. Нужно вспомнить, что кушал ребенок. От яблок, бананов, винограда, красной или черной смородины, черники, ежевики, томатов, свеклы или блюд из печени может возникнуть черный стул.
Важно! Если у малыша высокая температура, возникают жалобы на плохое самочувствие, появляются признаки тошноты, при этом кал черного цвета, значит нужно немедленно обратиться к квалифицированному специалисту.
Существует много факторов, которые могут способствовать изменению цвета каловых масс:
- Применяя обычные продукты питания, у детей наблюдается обычный темно-коричневый цвет экскрементов.
- Если ребенок употребляет вегетарианскую пищу, то цвет каловых масс становится светло-коричневым.
- При применении молочной диеты наблюдается бледно-коричневый или бледно-желтый оттенок фекалий.
- Употребление мясных продуктов характеризует черно-коричневый цвет испражнений.
- Применение щавеля и шпината вызывает зеленоватый оттенок каловых масс.
- Чрезмерное употребление свинины характеризует красноватый оттенок фекалий.
- Применение различных ягод — черника, ежевика, черная смородина, способствует черному и черно-коричневому цвету экскрементов.
- Применение железосодержащих препаратов способствует черному цвету с зеленоватым оттенком каловых масс.
- Применение висмута характеризует наличие черного цвета фекалий.
Нужно очень аккуратно вводить прикорм грудничку, придерживаться при этом общих рекомендаций. Применение слишком кислой, сладкой или тяжелой пищи способно навредить формирующемуся кишечнику и вызвать серьезные патологии. Лучше воздержаться от искушения дать ребенку попробовать новый продукт питания раньше положенного времени, и предотвратить развитие проблем с печенью и желудком.
к содержанию ↑Важно! Никогда нельзя заниматься самолечением. Принимая, на первый взгляд, безобидные лекарственные средства, можно навредить всему организму. Лучше доверить заботу о малыше квалифицированным специалистам.
Чем чреват данный симптом для пожилых людей?
О чем свидетельствует кал черного цвета у пожилых людей? Каловые массы у пожилых людей темнее, нежели у молодого поколения. Это — нормальное явление, не требующее никаких методов лечения.
Тем не менее, надо учесть следующие моменты:
- Лежачие больные имеют замедленный процесс обмена веществ, в связи с этим также может происходить изменение цвета каловых масс.
- Появления черных фекалий у пожилых людей характеризует вполне вероятный признак кишечно-желудочного кровотечения или происходит “отключение” жизненно важных органов, проявляется неспособность правильно употреблять пищевые продукты.
к содержанию ↑Важно! Если у пожилого человека кал черного цвета, понос или плохое самочувствие, значит необходимо вызвать врача, поскольку это свидетельствует о проблемах со здоровьем.
В каких случаях нужна врачебная помощь?
Рассмотрим симптомы, при которых необходимо срочно обращаться к квалифицированному специалисту или вызвать скорую помощь:
- неожиданно начался рвотный процесс;
- кружится голова и произошла потеря сознания;
- резко поднялась высокая температура, которую ничем нельзя сбить;
- происходят перепады артериального давления;
- больной имеет хроническое заболевание кишечника;
- у больного выражена хроническая анемия;
- больной предрасположен к хроническому заболеванию печени;
- происходит онемение конечностей;
- существуют подозрения на онкологические заболевания, циррозы или такие болезни присутствуют у родственников;
- произошла интоксикация организма из-за огромного количества алкоголя.
к содержанию ↑Важно! При таких симптомах нельзя заниматься самолечением и упускать драгоценное время. Если при этом всем кал черного цвета, значит необходима срочная медицинская консультация для установления правильного диагноза.
О каких болезнях свидетельствует черный кал?
Одной из причин появления черного цвета фекалий является внутреннее кровотечение, которое могут спровоцировать полипы, язвенные болезни, варикозное расширение сосудов пищевода или получение травм. Кровотечение может возникнуть от болезни Крона, гистоплазмоза, анкилостомидоза и других различных заболеваний. Такой процесс лечения подвержен длительному периоду времени и обязательному контролю со стороны медицинского специалиста.
Важно! Иногда хирургическое вмешательство, в результате чего возникают кишечные инфекции, может спровоцировать изменение цвета фекалий.
Кал черного цвета может свидетельствовать о таких болезнях:
- наличие воспалительных процессов в тонком и толстом кишечнике;
- варикозное расширение вен пищевода или желудка;
- наличие гастрита и лейкоза;
- глубокая степень поражения гельминтозов и микозов;
- язвенная болезнь или воспалительный процесс слизистой желудка;
- кишечные патологии и развитие опухолей;
- чума.
Иногда нецелесообразное применение лекарственных препаратов способствует развитию кишечно-желудочных патологий.
Важно! При нарушении схемы приема лекарственных средств возможно возникновение крошечных язвочек, эрозий на слизистой оболочке кишечника. Поврежденная оболочка кровоточит, и кровь изменяет цвет испражнений.
На присутствие внутреннего кровотечения, кроме фекалий черного цвета, указывают:
- низкий уровень гемоглобина в крови;
- бледный оттенок кожи;
- изменение терморегуляции;
- возникновение необоснованного количества холодного пота.
Важно! Если черный цвет фекалий к тому же имеет зеленоватый оттенок, то это практически всегда является причиной развития инфекционных заболеваний. Диарея зеленовато-черного цвета характеризуется присутствием дизентерии. Только когда происходит поражение организма, происходит проявление других сопутствующих признаков, таких как появление тошноты, затем рвоты, слабость, головокружение, которое приводит к потере сознания.
Общее недомогание и кал черного цвета свидетельствует о наличии заболевания. Рассмотрим некоторые характерные признаки болезней:
- Язва желудка — сопровождается характерными язвочками на слизистой желудка и двенадцатиперстной кишки. Это — хроническое заболевание.
- Гастрит вызывает — воспалительный процесс стенок желудка. Такому заболеванию подвержены и взрослые, и дети. Для основных симптомов болезни характерно наличие черного цвета испражнений, диареи, изжоги, рвоты.
- Цирроз печени — наблюдается у людей старше 40 лет. Основной признак такой болезни — наличие черного цвета испражнений. В большинстве случаев стул больного имеет жидкую консистенцию, кроме того, может присутствовать тошнота, рвота, головокружение. Такой цвет каловых масс вызывает внутреннее кровотечение и подразумевает срочное обращение к медицинскому специалисту.
- Онкологическое заболевание печени или толстой кишки — является неизлечимой болезнью, которая развивается при запущенном циррозе печени. Характерные симптомы этой болезни:
- черный цвет фекалий;
- наличие рвоты;
- резкое похудение организма;
- наличие крови в каловых массах;
- ноющие боли в области брюшной полости;
- пониженное давление;
- диарея;
- вялое состояние.
- Кровотечение желудка — очень часто наблюдается у людей, которые часто принимают сильнодействующие антибиотики. Также внутреннее кровотечение характерно для людей, которые злоупотребляют алкогольными напитками.
- Гастроэнтерит — является инфекционным заболеванием, для которого характерно наличие черного цвета каловых масс с выраженным резким запахом.
Какие лекарственные препараты могут вызывать черный кал?
Что значит кал черного цвета? При обнаружении черного цвета каловых масс, нужно проанализировать наличие лекарственных препаратов, которые постоянно принимаются.
Непривычный цвет способны вызвать следующие лекарственные препараты:
- Лекарственные средства, которые служат для лечения анемии. Применение сорбифера, феррума, актиферрина, мальтофера характеризует черный оттенок каловых масс.
- Применение витаминных комплексов, таких как “Витрум”.
- Употребление активированного черного угля.
- Применение препаратов, которые служат для процесса лечения желудка, в состав которых входит висмут-Де-Нол.
Важно! Если такие виды лекарственных препаратов постоянно принимаются, то по поводу экскрементов не стоит беспокоиться.
А вот к таким группам медикаментов нужно относиться с особым вниманием:
- Применение нестероидных противовоспалительных средств, которые назначаются для лечения процессов воспаления суставов, связок, а также мышц. Употребление аспирина, денебола, диклофенаков всех видов способны вызвать непривычный цвет экскрементов.
- Применение лекарственных средств, которые способны снижать вязкость в крови. Антикоагулянты вызывают также непривычную окраску каловых масс.
- Неконтролируемое употребление наркотических препаратов.
к содержанию ↑Важно! Эти вещества самостоятельно не могут совершить окрашивание каловых масс в противный черный цвет, но они способны спровоцировать повреждения кишечно-желудочного тракта. В результате — наблюдается внутреннее кровотечение с различным уровнем интенсивности. Кровь, которая разлагается, окрашивает каловые массы в черный цвет. Такая патология вызывает неприятную симптоматику с присутствием болей в эпигастральной области, процессом жжения, признаками тошноты и наличием рвоты. При такой ситуации необходимо немедленно обращаться к медицинскому работнику.
Нормальный цвет кала
Нормальный цвет экскрементов варьируется в диапазоне от светло-коричневого оттенка до темно-коричневого. Испражнения должны быть сформированными, не быть пенистыми, растекающимися или слишком плотными. Могут допускаться небольшие вкрапления непереваренных остатков пищи. Нормальный цвет является индивидуальным показателем каждого взрослого человека.
к содержанию ↑Важно! Если цвет экскрементов достаточно подозрительный, но цветовой оттенок определяется сложно, то можно воспользоваться бумажным тестом. Для этого необходимо нанести немного испражнений на чистый белый лист бумаги и посмотреть на результат. При таком тесте цвет проявляет себя в полной мере.
Видеоматериал
В этой статье мы подробно рассмотрели, если кал черного цвета, что это значит, и какими могут быть причины подобного явления, не важно у кого: девушки, мужчины или дети. Будьте внимательны к симптомам, чтобы вовремя выявить сложные заболевания и обратиться за помощью.
Поделиться в соц. сетях:
serviceyard.net
Почему кал черного цвета — причины почернения кала
Рубрика: Симптомы и состоянияВсегда вызывает тревогу относительно здоровья такой симптом, как кал черного цвета. Причина этому может скрываться не только в заболеваниях. Существует и множество других факторов, которые физиологичны для человеческого организма и приводят к изменению окрашивания фекалий.
У взрослых людей кал в норме коричневого цвета с большой вариацией оттенков, обусловленных присутствием пигмента стеркобилина (продукт преобразования билирубина в печени, имеющего пигментные свойства).
Он попадает вместе с желчью в кишечник и окрашивает каловые массы. Чем его больше, тем темнее окрасятся каловые массы.
Быстрый переход по странице
Причины черного кала у взрослых
- В случае, когда имеется черный кал у взрослого человека нельзя исключать возможность кровотечения в желудочно-кишечном тракте. Это первое, о чем думает специалист. Дальнейший диагностический поиск направлен на исключение данного состояния.
- При наличии в стуле подобного цвета прожилок крови стоит задуматься о таком заболевании кишечника, как болезнь Крона.
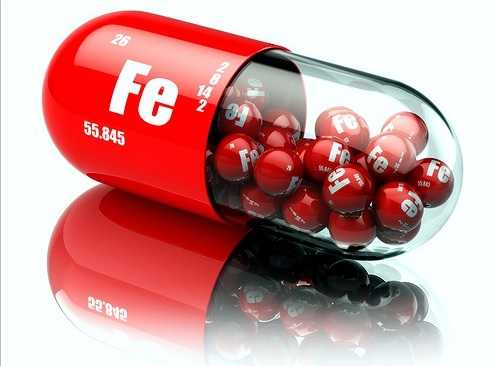
- Прием препаратов железа (при железодефицитной анемии) практически всегда вызывает окрашивание испражнений в черный оттенок. Опасности такое состояние не представляет.
- Послеоперационный период опасен развитием грозного осложнения — внутреннего кровотечения, возникающего после проведенного хирургического вмешательства на желудке или каком-либо из отделов кишечника.
- Черно-зеленый кал — характерный симптом кишечной инфекции. Она во всех случаях сопровождается высокой температурой. Подобное состояние обязательно лечится в стационарных условиях инфекционного отделения.
Основные патологические процессы, приводящие к черному калу, это:
- кровотечение в пределах пищеварительного тракта;
- цирроз печени;
- новообразования;
- брюшной тиф;
- травма и т.д.
Рассмотрим каждый пункт подробно.

Кровотечение в пределах пищеварительного тракта
Когда речь идет о явном кровотечении (потеря крови, способная изменить цвет на черный, должна составить более 80-250 мл) из желудочно-кишечного тракта, то помимо черного кала (мелены) появятся и другие симптомы, например рвота кофейной гущей.
Темный цвет ей придает контакт гемоглобина излившейся крови из сосудов желудочной стенки с соляной кислотой. Кровотечение является сильным раздражителем нервных окончаний слизистой оболочки, поэтому оно во всех случаях сопровождается рвотой (практически всегда тоже имеющей черную окраску, причем изменения в кале появляются позднее, чем в рвотных массах).
Характерна общая симптоматика в виде бледности кожных покровов, слабости, а в тяжелых стадиях определяется тахикардия, спутанность сознания вплоть до его потери.
Когда сопутствующим симптомом являлась боль, черный кал объясняет ее исчезновение при возникшем прободении. При этом данный признак указывает на массивное кровотечение, способное «смыть» с образовавшейся язвы раздражающие вещества и провоцирующие боль.
Цирроз печени
Другим заболеванием, проявляющимся калом с черной окраской, является цирроз печени, сопровождающийся варикозным расширением вен в пищеводе.
Состояние связано с увеличением давления в воротной вене печени, приводящее к расширению сосудов, возвышающихся над слизистой оболочкой пищевода. Сосудистая стенка становится очень тонкой, часто поддающейся воспалению и легко ранимой.
Варикозно расширенные вены пищевода не приводят в начале болезни к черному калу. Этот признак становится характерным уже на много позже. В это же время появляются специфичные симптомы, позволяющие заподозрить причинное заболевание.
Новообразования
Новообразования в органах пищеварительного тракта (желудок или двенадцатиперстная кишка) на поздних стадиях проявляются черным калом.
Первоначально пациенты не ощущают отклонений в здоровье, но со временем аппетит ухудшается, состояние сопровождается постоянной слабостью, тошнотой, быстрым похуданием. Не редко больные сами прощупывают у себя увеличенные лимфатические узлы, которые, как правило, безболезненны.
Перечисленные симптомы считаются дополнительным доказательством того, что черный кал и заболевание онкологического профиля взаимосвязаны. Но для окончательной верификации диагноза проводится серия дополнительных исследований.
Брюшной тиф
Брюшной тиф на 2-3й неделях болезни проявляется черным (дегтеобразным) калом. Симптом связан с появлением эрозий в стенках органов пищеварительного тракта и кровотечением из них, но не массивным. Поэтому кровь успевает смешиваться с калом, придавая ему характерный цвет.
Травма
Травма, сопровождающаяся переломами костей лица, проявляется наружным кровотечением. Многие пациенты в такой ситуации запрокидывают голову назад или просто заглатывают кровь за счет массивности ее истечения. В итоге она смешивается с соляной кислотой желудка, проходит в кишечник. Это придает каловым массам такой же специфический черный цвет.
Следует отличать ситуации, когда испражнения однородно окрашены в темный цвет и состояния, когда имеется сочетания – черный кал с кровью.
Причины последнего – это:
- длительно текущий процесс воспаления в толстом кишечнике, в т.ч. дизентерия;
- гельминты;
- геморрой;
- кишечный грипп.
Во всех случаях происходит изъязвление сосудов желудочно-кишечного тракта. Кровь из них не полностью смешивается с каловыми массами, поэтому выделяется в виде прожилок.
Когда питание и лекарства виновники черного кала
При возникновении кала черного цвета следует составить список продуктов и лекарственных средств, которые принимались в течение последних 3 суток. Не следует забывать и о витаминных комплексах или пищевых добавках, которые зачастую способны окрашивать биологические выделения человека.
Прием таких продуктов, как черная смородина, чернослив, виноград темных сортов, изменяют окраску испражнений. Употребление в пищу сырой рыбы, мяса животных неполной прожарки, печени проявится не только цветом кала темного оттенка, но и примесью прожилок крови.
Подобное состояние следует отличать от заболеваний, имеющих идентичную симптоматику. В случае ощущения дискомфорта из-за необычной окраски фекалий следует изменить меню.
Лекарственные средства содержат в своем составе необходимые вещества для реализации терапевтического эффекта. Однако они же могут приводить к черному калу, который рассматривается как побочный эффект. Прежде, чем принимать средства, первоначально стоит ознакомиться с разделом в инструкции о побочных реакциях и взаимодействии веществ.
Красителями, имеющими химическое происхождение, считаются активированный уголь (адсорбент, связывающий токсины при отравлении), железосодержащие препараты (Сорбифер дурулес, Ферретаб или Фенюльс), лекарства с висмутом — Де-нол (необходим для язвенной болезни желудка и двенадцатиперстной кишки) и витаминные комплексы (Витрум).
Многие нестероидные противовоспалительные средства (Ибупрофен, Диклофенак) при длительном их приеме способны оказывать повреждающее действие на слизистую желудка. Со временем кал начнет приобретать более темный оттенок, а если продолжать его прием, то станет черным. Такое состояние вызывается не окрашиванием каловых масс самими лекарствами.
Оно связано с ингибированием синтеза в желудочной стенке защитных простагландинов. Они защищают ее от разрушения соляной кислоты. В условиях их дефицита кислота оказывает повреждающее влияние на слизистую и кровеносные сосуды, вызывая кровотечение. Это считается симптоматической язвой.
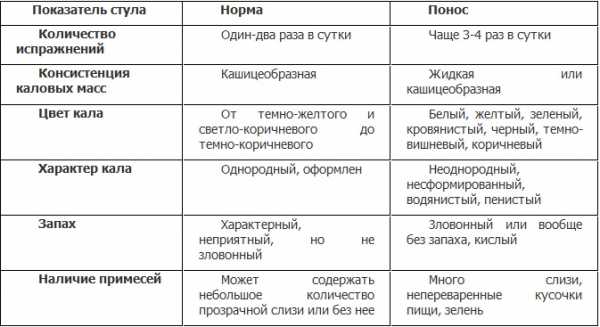
Жидкий темный кал (черный понос) — это опасно?
Жидкий черный кал фото
Появление диареи с черным оттенком чаще всего бывает при колите (воспаление толстого кишечника) и всегда сопровождается язвенным повреждением.
Жидкий стул может иметь и невоспалительную природу. Есть определенные продукты питания, окрашивающие испражнения в черный цвет (свекла, чернослив, черноплодная рябина, красное вино с избыточным содержанием красителей) и способствующие размягчению консистенции, т.е. они обладают слабительным эффектом. Употребление их в большом количестве на протяжении длительного времени приводит к диарее.
Недожаренное мясо или печень тоже придают черный цвет фекалиям. У некоторых людей они плохо усваиваются, поэтому появляются симптомы, часто похожие на пищевое отравление с появлением жидких темных испражнений.
Вариантом нормы считаются черные точки в кале, означающие присутствие непереваренных остатков пищи. Они окрашиваются в кишечнике пигментом стеркобилином при длительном нахождении в его просвете.
Черный цвет кала при беременности — особенности
Беременность – физиологический период в жизни женщины и не должен сопровождаться изменением цвета и консистенции каловых масс. Часто прием некоторых продуктов питания изменяет цвет и делает их более твердыми или жидкими.
Поскольку у многих женщин развивается дефицит уровня железа в крови, черный кал у беременной — результат приема лекарственных средств восполняющих его недостаток. Кроме него, витамины и биологически активные добавки способны вызывать то же самое.
Чтобы не пропустить патологию, требуется строго следить за своим здоровьем. Возможно и возникновение желудочно-кишечных кровотечений, провоцирующих такое же окрашивание.
Черный кал у ребенка — что это значит?
Когда появляется черный кал у ребенка, то для родителей это первая причина для беспокойства. Особенно это свойственно детям на 2-3-и сутки после рождения. Испражнения называются меконием и состоят из околоплодных вод, которые заглотил ребенок, слизи и клеток эпителия.
- Спустя некоторое время, изменив рацион питания, стул будет принимать состояние, похожее на кал взрослых.
Определенное питание вызывает у малышей черный кал. Железо, содержащееся в молочных смесях, придает не редко угольный цвет фекалиям. Пристрастие к бананам, черной смородине, вишням вызывает окисление микроэлементов под влиянием желудочного сока, что тоже придает характерную окраску испражнениям.
Кроме определенного рациона питания, подобные изменения возможны и после приема лекарственных средств. Как известно, у малышей на первом году жизни плохо сформирован кишечник и преобладают спазмы за счет материнских гормонов.
Родители считают, что это некачественная еда и дают ребенку активированный уголь, растворенный в бутылке с теплой водой или со смесью. Препарат окрашивает кал в черный цвет и делает его менее жидким.
Что делать, если обнаружен черный кал?
Перед тем, как приступить к диагностике и лечению заболеваний, вызвавших подобный симптом, первоначально стоит выяснить возможную причину. Вероятнее всего, развившееся состояние связано с характером питания и преобладанием определенных продуктов.
Если существует необходимость в приеме лекарств или биологически активных добавок, следует ознакомиться с инструкцией и возможными последствиями.
Цвет стула, связанный с физиологическими причинами не оказывает отрицательного воздействия на организм, поэтому отменять лечение нельзя. Наблюдать за цветом стула, если нет изменения самочувствия, требуется не более 2 дней с одновременным изменением рациона питания.
Когда имеется подозрения на желудочно-кишечное кровотечение, то незамедлительно нужно обратиться к врачу для проведения лабораторных анализов и инструментальных исследований.
Насторожить должно состояние, сопровождающееся тошнотой, рвотой с примесью крови («кофейной гущей»), высокой температурой тела, болями в животе, падением артериального давления, плохо ощутимым и ускоренным пульсом. Определенную опасность составляют заболевания печени (цирроз), желудка (язва), кишечника (колит) и хроническая анемия.
Не стоит затягивать с обращением к доктору, если накануне была рвота и особенно, когда она последовала после приема алкогольных напитков. В этом случае велика вероятность синдрома Маллори-Вейсса. Он возникает при разрыве слизистой пищевода и входного отдела желудка с последующим кровотечением.
zdravlab.com
Чёрный кал у женщин после 50 лет: причины и лечение
У здорового человека любого пола кал имеет коричневый цвет или его оттенки. Пигмент стеркобилин влияет на цвет фекалии и делает их более темными. Черным кал может стать под воздействием естественных причин, а именно употребление тех или иных продуктов питания, меняющих его цвет или прием специальных железосодержащих препаратов. Но, что делать, если кал стал черного цвета, особенно у женщин после 50 лет?
Причины возникновения
Если на цвет кала повлияли продукты или медикаменты, то это никак не навредит здоровью человека. Цвет стула станет прежним в течение некоторых дней. Но если оттенок поменялся по необъяснимым причинам, то это может служить симптомом опасной болезни. Поэтому обязательно нужно найти причину потемнения кала.
Для начала стоит понять, какие продукты способны изменить кал. Заметьте, его цвет меняется через минимум 8 часов после того, как были съедены нижеперечисленные продукты:
- тутовник;
- черника, смородина или голубика;
- свекла в любом виде;
- рябина черных сортов;
- гранат;
- виноград темного цвета;
- чернослив.
Основной причиной приобретения кала черного оттенка у женщин или мужчин является кровь, попавшая в кишечник непосредственно из ЖКТ, это случается при кровотечении. Как в толстом, так и в тонком кишечнике образуются оксиды, они и влияют на окрас каловых масс. Если крови в кишечник попало много (примерно больше 500 мл), то изменяется не только цвет фекалии, но еще вид вместе с запахом и они становятся:
- с дегтярным блеском;
- тянущейся консистенции;
- с ужасным и резким запахом.

Это говорит о том, что произошли патологии в нижних отделах ЖКТ. А на образование крови в желудке влияет осложнение при следующих патологиях:
- Язва. При данном заболевании повреждается оболочка желудка или двенадцатиперстной кишки.
- Эрозивный гастрит бывает двух типов: острый и хронический и начинается при воспалительном процессе в желудке, а в эпителии появляются микротрещины. Именно данная патология способна спровоцировать кал черного окраса.
- Гипертрофические заболевания желудка – это разрастание желудочной слизистой, что приводит к образованию доброкачественной опухоли.
- Раковая опухоль желудка, двенадцатиперстной кишки или пищевода. Это заболевание является онкологическим и образуется после осложнений, полученных при язве и даже полипах, которые также влияют на потемнение фекалии.
- Цирроз печени атрофического типа, заболевание является хроническим и в печени происходит дегенерация тканей.
- Тромбоз, происходящий в селезеночной вене – это увеличение размера селезенки, при этом в ней нарушается кровоток. Характеризуется патология рвотой с кровью и черным жидким стулом.
- Лимфобластный лейкоз острого течения также считается онкологией. Главный симптом лейкоза – это уменьшение свертываемости крови, при этом меняется целостность желудочных вен.
- Варикозное расширение вен непосредственно в пищеводе. Основные симптомы – это боль за грудиной тупого характера, черный стул, потеря веса, тошнота.
- Гемофагоцитарный синдром является аутоиммунной патологий с изменениями иммунного ответа лимфоцитов на клетки человеческого организма.
Не только у женщин после 50 лет, но и у сильного пола образование черного стула может стать сигналом язвенной болезни или ее осложнений. Основными причинами служат:
- хронические болезни, они образуются из-за недостатка кислорода, при этом происходит нехватка различных питательных веществ и элементов;
- изменения в перистальтики ЖКТ;
- изменения кровообращения в желудке или стенках кишечника;
- вредные привычки, влияющие на желудок и его слизистую.
Нужно добавить, что если кал приобрел черный цвет в результате приема лекарства, но при этом общее состояние ухудшилось и появилось беспокойство, то это повод обратиться к врачу. Есть еще факторы, влияющие на окрашивание стула у женщин после 50 лет – это патологии или по-другому, с этим связана какая-то болезнь или патологическое состояние женщины.
Сопутствующие признаки
Но встречаются такие случаи, когда кал окрашивается не полностью в черный цвет, а появляются лишь вкрапления. Черные точки в фекалии могут быть в виде зерен или песчинок. На это явление влияет употребление слишком твердой пищи.
Существуют явления, при которых обязательно необходимо обратится к врачу, потому что они могут говорить о серьезных заболевания. К таким явлениям относятся:
- рвота и повышение температуры тела, сопровождающиеся черным стулом;
- анемия;
- язва;
- гепатит или цирроз печени;
- рак толстой кишки или желудка.
Диагностика и лечение
В первую очередь на обследовании специалист должен выяснить причину окрашивания кала. Для этого проводится копрограмма, проверяется наличие скрытой крови, ведь если она будет обнаружена у взрослой женщины, то это уже говорит о следующих патологиях:
- воспаления, происходящие в тонком, а зачастую в толстом кишечнике;
- геморрагический диатез;
- геморрой;
- язва;
- полипы ЖКТ.
Итак, перед тем, как назначить лечение врач проведет следующее обследование:
- запись всех жалоб пациентки;
- анализ на наличие скрытой крови;
- рентген органов ЖКТ;
- общий анализ крови;
- фиброгастродуоденоскопия (в экстренных случаях).
Во время лечения при кровотечении в органах ЭКТ, необходимо обеспечить больному постельный режим. Также в этом случае назначаются кровеостанавливающие препараты, а сам источник кровотечения прижигается. В том случае, если была слишком большая потеря крови, то проводится переливание донорской крови. Случается так, что медикаментозная терапия бывает неэффективной, в этом случае назначается операция по резекции язвы или основного источника кровотечения.

Если черный кал стал признаком гастрита, то специалист должен назначить антибактериальную терапию, а также прием препаратов, снижающих кислотность. Но помните, что гастрит — это воспаление, поражающее слизистую оболочку желудка. Острую форму вылечить медикаментозно можно, а вот хроническую нет. Хронический гастрит приводит к кровотечениям, которые сопутствуют окрашиванию кала.
Народные методы лечения
Ни в коем случае нельзя заниматься самолечением, потому что кровотечение в ЖКТ считается крайне опасным состоянием. Перед использованием народных средств нужно провести консультацию с врачом. Чаще всего народными средствами лечат черный жидкий стул, с условием, что при этом нет таких симптомов, как слабость, головокружение или обезвоживание.
Советы народной медицины:
- Во-первых, необходимо убрать из рациона все слабительные продукты, такие как чернослив, свекла и другие.
- Самым лучшим средством при диарее является отварной рис, он хорошо помогает скрепить и устранить жидкий стул.
- Еще одно средство лечения черного жидкого стула – яблоки. Каждые 2 часа необходимо есть по одному очищенному яблоку и при этом ничего больше не пить и не есть. Этот способ можно применить, если нет кровотечения, в ином случае их есть нельзя, особенно они противопоказаны тем женщинам, которые страдают от гастрита или язвы.
- Крепкий чай также крепит, его следует пить целый день, но не переусердствуйте, иначе появятся запоры.
- Еще можно применить раствор из картофельного крахмала. В одном стакане кипяченной остуженной воды размешать ложку крахмала и выпить раствор.
Кроме этого, народные средства можно применять при гастрите, они помогут облегчить состояние больного. К примеру, используется отвар семян льна или зеленых яблок, настой аптечной ромашки, тысячелистника или зверобоя. Но, не стоит рассчитывать только на народную медицину, ее лучше применять в комплексе с курсом назначенных лекарственных препаратов.
Последствия
Согласно практике нужно отметить, что причины образования черного кала у женщин напрямую связаны с методами его лечения. Если была замечена связь между потемнением кала и приемом сопутствующих лекарственных средств или продуктов, то это не требует особого лечения. Сам по себе черный кал не считается опасным явлением, но он способен стать сигналом о наличии каких-либо проблем со здоровьем, а иногда он говорит о серьезном заболевании, которое способно привести к летальному исходу.

По этой причине женщинам и мужчинам нужно всегда следить за продуктами, которые они едят, а также какие лекарственные препараты принимают, особенно это касается людей после 50 лет. Если присутствуют дополнительные признаки, то лучше всего обратиться за помощью к специалисту. И чем раньше это произойдет, тем лучше.
medgastrit.ru
Черный кал у взрослого и ребенка — что это значит и почему кал черного цвета | Запорам
Черный кал появляется при сбое функционирования пищеварительной системы. Изменение оттенка стула зависит от концентрации пигмента стеркобилина: при высокой концентрации наблюдается более темный, при низкой – светлый. Цвет кала меняется под воздействием определенных еды и медпрепаратов. Но иногда нетипичная концентрация свидетельствует о заболеваниях внутренних органов брюшной полости.
Почему кал черного цвета?
Как правило, появление черного кала происходит вследствие потребления определенной еды и лекарств, либо в связи с нарушением функционирования пищеварительной системы. В первую очередь, при изменении цвета стула, стоит составить список тех продуктов и медицинских препаратов, которые принимались в последние несколько дней.

Кал черного цвета провоцирует употребление следующих продуктов:
- свеклы;
- чернослива;
- граната;
- черники;
- смородины;
- кровяной колбасы;
- печени;
- томатов;
- красного вина, в составе которого есть красители.
Если черный кал возник по этим причинам, его цвет нормализуется через несколько дней. Также каловые массы могут окрашиваться в черный цвет при приеме лекарств. На цвет фекалий влияет употребление следующих медицинских препаратов:
- «Актиферрина»;
- активированного угля;
- «Феррум Лека»;
- «Мальтофера»;
- «Сорбифера»;
- витаминных препаратов;
- лекарственных средств от заболеваний желудка, к примеру, при приеме «Де-Нола»;
- нестероидных препаратов для снятия воспаления;
- медицинских средств, снижающих вязкость крови;
- групп наркотических препаратов.
Порой изменение цвета фекалий происходит после алкоголя, особенно при его избыточном употреблении.
Когда все непатогенные причины устранены, а кал продолжает оставаться черным, это означает, что в организме произошли серьезные нарушения.
При каких заболеваниях кал становится черным
Если черный кал появляется вне зависимости от приема или отмены лекарств, такие изменения говорят о следующих болезнях ЖКТ:
- Внутреннем кровотечении.
- Лимфобластном лейкозе.
- Рефлюксной болезни.
- Гастрите.
- Глистных инвазиях (паразиты рода анкилостомиды).
- Гранулематозном энтерите.
- Болезни Дарлинга.
- Злокачественных новообразованиях в желудке или кишечнике.
- Варикозном расширении вен пищевода или желудка.
Любое из перечисленных заболеваний кроме черного кала будет сопровождаться несколькими возможными симптомами:
- болями в области живота;
- рвотой с кровью;
- головокружением;
- тошнотой;
- пониженным артериальным давлением;
- нарушением сердечного ритма;
- вздутием;
- газообразованием.
Кроме того, онкологические патологии органов брюшной полости имеют свои характерные признаки: резкая потеря веса, быстрое утоление голода малым количеством пищи, резкая боль во время испражнения. Также при злокачественных опухолях кал, кроме черного цвета, будет иметь тягучую жидковатую консистенцию, напоминающую деготь.

Любой из перечисленных выше симптомов в дополнение к черному калу – повод незамедлительно обратиться к врачу-гастроэнтерологу. Если кроме цветовых изменений нет других признаков заболевания, скорее всего, причина затемненного оттенка стула не связана с патологическими процессами.
Черный кал у взрослого
Черный кал у взрослого, возникший в результате употребления окрашивающих продуктов, не опасен. Насторожиться стоит, когда его сопровождают:
- острые боли в области живота;
- постоянная тошнота;
- регулярная изжога;
- рвота;
- запор или понос.
Эти признаки указывают на развивающиеся патологии. В подобных случаях необходимо срочно посетить гастроэнтеролога.

Также стоит учитывать, что причины черного кала у взрослого зависят от того, какие болезни были раньше или имеются сейчас. Если пациенту ставили диагноз рак, цирроз, язва или гепатит, следует исключить обострение этих недугов.
Следует незамедлительно вызвать неотложную помощь, если черный кал у мужчин или кал черного цвета у женщины появился вместе с повышенной температурой или после алкогольного отравления.
Черный кал при беременности
Черный кал при беременности не обусловлен вынашиванием плода. Причины изменения цвета стула те же, что и в нормальном состоянии:
- ряд продуктов;
- заболевания органов пищеварительного тракта;
- прием ряда медицинских препаратов.
Отдельным поводом для изменения оттенка кала во время беременности выделяют прием поливитаминов с высоким содержанием железа. Такие препараты часто назначают женщинам на втором триместре для профилактики развития железодефицитной анемии. В этом случае черный кал – не повод паниковать. Наоборот, его появление свидетельствует о действенности назначенных медикаментов.

Если черный стул возник после родов, следует немедленно сообщить об этом лечащему врачу, так как изменение цвета фекалий может говорить о внутренних кровотечениях.
Черный кал у ребенка
Черный кал у ребенка редко связан с заболеваниями внутренних органов. Обычно он появляется после употребления определенных продуктов (свеклы, горького шоколада, печени, смородины) или некоторых лекарств.
Черные вкрапления в кале у грудничка в первые дни жизни – это норма. По сути, фекалии темного оттенка у младенцев – это меконий. Он состоит из эпителия, желчи и остатка околоплодных вод. Его консистенция – вязкая, возможен зеленоватый оттенок. Через несколько дней стул у младенца нормализуется и приобретает естественный, коричневатый, цвет.

Также следует тщательно изучать этикетки смесей для грудного кормления. Если ребенок находится на искусственном вскармливании, цвет стула может быть зеленовато-коричневым. Производители всегда указывают такие нюансы на упаковке. Связано изменение оттенка фекалий с большой концентрацией железа в молочных смесях. Большое количество данного микроэлемента помогает в профилактике анемии.
Черные точки в кале
Порой кал не полностью окрашивается в черный цвет, а наблюдаются небольшие черные крупинки в стуле. Они напоминают зерна, песчинки или нити. В основном, черные точки в кале говорят о наличии не переваренных частичек еды: мака, зерен малины, киви, клубники, смородины, виноградных косточек или шелухи от подсолнечных семечек.
Черные ниточки в кале у ребенка
Любые изменения в здоровье детей пугают родителей. Один из таких поводов – черные ниточки в кале у ребенка.

Первая мысль, которая приходит в голову при обнаружении таких вкраплений – глисты. Но это предположение абсолютно неверно. Темных гельминтов в природе не существует.
Причина черных ниток в кале банальна: прием поливитаминов, содержащих железо, или некоторых продуктов. Обычно темные вкрапления появляются, если ребенок накануне ел хурму, бананы, киви или груши.
Черные прожилки в кале чаще встречаются у детей, чем у взрослых. Объясняется это несовершенной пищеварительной системой малышей. Организм ребенка все еще формируется и не реагирует должным образом на ряд продуктов.
Не стоит запрещать продукты, после которых появляются черные какашки у ребенка. Со временем организм «научится» полноценно переваривать такую пищу.
Однако, если ребенок не ел ничего, что могло привести к примесям в кале, следует обратиться к участковому терапевту. Он назначит ряд анализов, которые помогут выявить истинную причину изменения цвета фекалий, и назначить необходимые препараты.
Понос черного цвета
Понос черного цвета сигнализирует о заболеваниях ЖКТ, провоцирующих диарею. К ним относят:
- Острые кишечные инфекции. Развиваются при попадании в организм болезнетворных вирусов, микробов, бактерий.
- Нехватка ферментов. На фоне недостаточного количества ферментов развивается хроническая неусваиваемость ряда продуктов: молочных, жирных, содержащих клетчатку. Провоцировать понос в данном случае могут переедания, поздние обильные ужины.
- Заболевания хронического характера, приводящие к плохому всасыванию кишечником полезных микроэлементов: хронический колит, болезнь Крона, энтерит.
- Дизбактериоз в тяжелой форме.
- Последствие хирургического вмешательства: операции по удалению аппендикса, полипов, опухолей.
- Развитие побочных эффектов или аллергических реакций на прием ряда медпрепаратов: антибиотиков, антидепрессантов, нестероидных и гипотензивных средств.
- Острая нехватка витаминов, особенно В12 и ниацина: развивается на фоне регулярного употребления жирной, острой пищи, пренебрежения графиком приема пищи.

Черный понос почти никогда не протекает без последствий. При первых тревожных симптомах следует обратиться за врачебной помощью. Поводами для обращения к гастроэнтерологу и дальнейшей госпитализации выступают:
- наличие слизи и кровянистых вкраплений в каловых массах;
- частая дефекация: от 10 и более раз в сутки;
- жидкий, «водянистый» стул;
- высокая температура тела;
- режущие приступообразные боли в животе, в частности, в районе поджелудочной железы и печени;
- обезвоживание организма, сильная потеря веса и общая слабость;
- продолжительность диареи более двух дней.
Темный кал не всегда свидетельствует о патологиях в организме. Зачастую он является следствием употребления некоторых продуктов и ряда медикаментов. Однако, когда изменение цвета стула происходит вместе с болезненными симптомами, следует как можно скорее обратиться за помощью в больницу. Такие тревожные признаки свидетельствуют о серьезных неполадках в работе органов пищеварения.
О чем говорит цвет стула?
netzaporam.ru
причины, опасные признаки и способы лечения
Когда в организме происходят какие-то патологические изменения возникают определенные симптомы, по которым можно определить тип заболевания рассмотрим далее, о чем говорит кал черного цвета, причины и признаки его появления, основные заболевания и способы терапии.
Содержание статьи:
Цвет и консистенция кала
Кал черного цвета может быть вызван как физиологическими, так и патологическими причинами
Кал — это конечный продукт пищеварительной системы, который формируется в кишечнике и выходит через прямую кишку во время акта дефекации.
Рассмотрим основные параметрами, которыми должен обладать стул у здорового человека:
- опорожнения производятся в среднем 2 раза в сутки безболезненно. При отсутствии дефекации на протяжении 48 и больше часов – повод для беспокойства
- у здорового человека кал выделяется легко, без напряжения
- цвет, как правило, коричневый, без примесей гноя или крови. Некоторые разноцветные вкрапления могут наблюдаться при употреблении особых продуктов питания – томатов, чернослива, свеклы, орехов
- кал должен быть оформленным, но при этом не жестким и не тугим
Если же опорожнения как-то отличаются, это может говорить о наличии заболеваний желудка или других внутренних органов.
О чем говорит черный кал?
Кал черного цвета не всегда может говорить о нарушении работы организма. Рассмотрим основные причины:
- реакция на продукты питания. Если кал черный, первым делом необходимо вспомнить рацион за ближайшие дни. Нередко стул меняет свой цвет из-за продуктов питания, поэтому не нужно сразу бить панику. От свеклы он становится красным, от чернослива, кровяной колбасы – черным. Зачастую черный цвет бывает из-за отравления алкоголем. Если в меню содержались продукты, которые могли повлиять на цвет кала, нужно просто нормализовать питание и тогда нормализуется цвет стула
- реакция на медикаментозные препараты. Прием некоторых лекарственных средств становится причиной для смены цвета кала. Например, активированный уголь сам по себе черного цвета и, соответственно, красит фекалии. Прием железа в таблетках или витамины с кальцием, цинком и магнием также становятся причиной темного стула. Чтобы не переживать и не волноваться раньше времени, перед приемом любых лекарств или биоактивных добавок рекомендуется изучать инструкцию и если препарат имеет какое-то воздействие на цвет мочи или кала, то об это производитель обязательно предупреждает
- хронические заболевания или временные патологические изменения в работе желудочно-кишечного тракта. Чаще всего то возникает из-за кровотечений верхнем отделе, так как в среднем и нижнем красят кал в красный. Ну а кровотечения могут возникать по самым разнообразным причинам – оперативное вмешательство, язва, поражение слизистой, болезнь Крона, рак желудка и прочие
У новорожденных может быть черный кал во время первых нескольких исторжений. Также возможно малыш глотнул кровь во время продвижения по родовым путям, поэтому стул и становится темного цвета.
Опасные симптомы
Цвет кала несколько дней остается черным? – Нужен врач!
Если черный кал возникает в результате патологических изменений во внутренних органах, а не из-за питания или лекарств, тогда присутствуют определенные симптомы:
- болевые ощущения в желудке
- в результате воспалительного процесса повышение температуры тела
- изжога – ощущение жжения в грудине, которое возникает в результате выброса желудочного сока в пищевод. Из-за окисления и происходит изжога
- тошнота и рвота
- общая слабость, постоянное чувство усталости
- изменение запаха фекалий
- кровотечение во время стула
- бледность кожных покровов, анемия
Все эти симптомы в совокупности свидетельствуют о наличие проблем со здоровьем. Если появляется хоть одна их описанных причин, нужно немедленно обратиться к специалисту. Если вы не знаете, к кому идти, то лучше всего с наличием симптомов пойти к терапевту или гастроэнтерологу. Если понадобится помощь других специалистов, врачи выписывают направление.
Какие анализы и обследования нужно пройти?
Исследования проводятся на основе не только цвета, но и запаха, так как он о многом может рассказать:
- присутствие кислоты в запахе свидетельствует о наличие инфекции или недостаток ферментов, принимающих участие в пищеварении
- запах гнили в кале присутствует тогда, когда нарушается обмен белков. Заводятся паразиты или возникает рак желудка
- запах горечи говорит о проблемах с желчным и поджелудочной
Во время диагностики кал человека характеризуют по цвету, запаху, консистенции и форме
Чтобы выяснить точную причину, врач проводит ряд исследований:
- опрос, во время которого специалист ведет диалог с пациентом и выясняет наличие хронических заболеваний длительность и интенсивность проявления симптомов
- пальпация желудка
- анализ кала, который позволит определить наличие крови и паразитов
- развернутый анализ крови
- зондирование
- КТ и МРТ
- УЗИ желудка и печени
Возможно понадобятся дополнительные осмотры и исследования. К примеру, если в результате осмотра обнаруживается наличие новообразования, тогда необходимо обязательно пройти исследование у онколога.
Как нормализовать цвет кала?
Если чернота в каловых массах появилась в результате приема лекарств или красящих продуктов питания, то для того, чтобы вернуть стулу прежний цвет, достаточно исключить из рациона эти продукты.
Медикаментозная терапия, которая назначается исключительно врачом, на основе проведенных анализов и исследований.
Она напрямую зависит от причины, из-за которой кал стал черного цвета. Все способы лечения направлены на ликвидацию причины и восстановление прежнего состояния здоровья. Если причина кроется в заболеваниях желудочно-кишечного тракта, тогда назначаются препараты, влияющие на нормализацию ЖКТ и устранения основного заболевания.
Терапия направлена на устранение причины, которая повлияла на цвет кала
При язвах и гастритах самыми распространенными лекарственными средствами являются следующие:
- антацидные препараты способствующие нейтрализации соляной кислоты. Как правило это Гастал, Смекта Маалокс
- лекарственные средства для восстановления кислотности – Фамотидин
- ингибиторы – Нольпаз, Нексиум
- антибиотики широкого спектра действия – Амоксиклав, Кларитромицин
Хирургическое вмешательство необходимо в случае запущенной язвы, возникновения новообразования, цирроза или инфаркта желудка.
Народная медицина уже много лет славиться своей эффективностью. С помощью лекарственных средств на натуральной основе еще наши предки лечили различные недуги, когда медицина не была так развита, как в наши дни. Стоит отметить, что народные способы не могут стать основной терапией, а могут лишь использоваться в качестве дополнительных методов для ускорения выздоровления.
Видео ознакомит с разными цветами кала и их причинами:
Например, для успокоения желудка эффективными считаются отвары лекарственных растений, выпитые на ночь. Использовать можно ромашку календулу, мяту, липу. Шалфей эти травы обладают антисептическими свойствам снимают воспалительный процесс, уменьшают отечность слизистых, останавливают кровотечение, если оно есть.
Правильное питание и использование биологических активных добавок. Черный кал чаще всего указывает на гастриты, разной степени, которые рано или поздно приводят в язве желудка. Важно отказаться от фаст-фудов, слишком кислой и соленой пищи. Нельзя употреблять острое и много жаренного. Чтобы устранить стресс желудка лучше перейти на легкие продукты – каши, супы, паровое мясо и котлеты. Такие продукты сытные и имеют в себе весь необходимый комплекс полезных веществ
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
diagnozlab.com
причины, у взрослого, у ребенка
В некоторых случаях кал может приобретать черный цвет. Соответственно заметив подобные изменения, многие начинают беспокоиться по этому поводу, что вполне резонно. Такой окрас продукта жизнедеятельности человеческого организма может являться причиной наличия тяжелых патологий, но также причиной могут являться и некоторые лекарственные препараты, которые употребляются человеком.
Какой цвет кала является нормой?
Каждый человек может иметь различный цвет стула в различное время. Так, кал взрослого человека может иметь оттенок от желтовато-коричневого до темно-коричневого. Цвет также зависит от пищи, которая принималась человеком за несколько дней до этого, от количества желчи, при нарушении ее оттока цвет кала становится светло-желтым.
В некоторых случаях кал может казаться черным, хотя на самом деле он имеет темно-коричневый цвет. Для того чтобы определить истинный цвет кала, можно выполнить простой тест, который доступен даже в домашних условиях.
Нужно нанести немного каловых масс прямо на лист белой бумаги тонким слоем. Это позволит более точно определить, какой именно окрас у отходов.
Если человек обнаруживает кал черного цвета, нужно знать, какие причины могут провоцировать такое явление. Ниже представлены основные этиологические факторы:
Употребление в пищу продуктов, которые могут окрашивать каловые массы в черный цвет еще в течение 3 последующих дней.
В процессе переваривания чернослива, красного винограда или свеклы в больших количествах кал может потемнеть или даже приобрести черный цвет. При подозрении на то, что именно данный продукт стал причиной изменений цвета стула, нужно исключить его на 4-5 дней и все это время контролировать окрас каловых масс. Если спустя 3 дня с момента употребления продукта кал имеет черный цвет, причины данного проявления кроются в чем-то другом.
Ряд лекарственных средств способны окрашивать кал в черный цвет. К таким средствам относятся препараты железа, которые применяют при анемии («Мальтофер», «Актиферрин», «Феррум Лек», «Сорбифер»). Также подобный эффект оказывает активированный уголь и препараты висмута («Бисмофальк», «Де-нол»). Появление черной или темной окраски кала не является противопоказанием для продолжения приема данных средств. Изменения схем лечения должны осуществляться только врачом, самовольная отмена препаратов может стать причиной серьезных последствий.

В случаях, когда человек принимает препарат висмута для лечения язвы, необходимо дифференцировать подобное проявление (черный кал), поскольку оно может быть как результатом приема препарата, так и признаком кровотечения из язвы.
При развитии кровотечений из пищевода (синдром Мэллори-Вэйсса, травма пищевода, кровотечение из варикозных вен пищевода) или желудка (рак, язва желудка) стул приобретает черный цвет, такой симптом еще называют мелена. При этом присутствуют, чаще всего, и другие симптомы, к примеру боль в области эпигастрия, рвота, тошнота, слабость. Рвотные массы имеют цвет и вид кофейной гущи. Однако при наличии небольших кровотечений первым и при этом единственным симптомом может являться черный стул.
Прием антиагрегантов («Кардиомагнил», «Аспирин») и НПВС («Диклофенак», «Ибупрофен») может стать причиной кровотечения у больных язвой двенадцатиперстной кишки или желудка. Хотя данные препараты и не окрашивают стул сами по себе, они могут являться причиной кровотечения, которое окрасит каловые массы.
Что может стать дополнительным инструментом в определении причин окрашивания стула в черный цвет?
Продолжительность симптома – когда причина проявления заключается в приеме определенного продукта, обычный окрас кала возвращается спустя 1-2 дня с момента отмены данного продукта. При длительном приеме красителей и кровотечении кал может сохранять темный окрас долгое время. Если же причина заключалась в приеме препаратов, обычная окраска появляется после отмены лекарственных средств, которая выполняется только по рекомендациям врача.
Общее самочувствие – если причиной возникновения кровотечения является кровотечение, то будут присутствовать и дополнительные симптомы – боль в области желудка, липкий пот, бледность кожных покровов, слабость. Когда же причиной нестандартной окраски каловых масс выступает пища, то дополнительные симптомы отсутствуют.
Особенности проявления черного стула и чем может сопровождаться такое явление у взрослых?
Черные червячки в кале – довольно часто они ошибочно принимаются за паразитов. Однако, чаще всего, причиной их появления является чрезмерное употребление бананов в пищу. Глисты имеют напротив желтоватый или белесоватый цвет.
Мелкие черные вкрапления – могут являться результатом употребления в пищу фруктов с мелкими косточками, зернышками (виноград, малина).
Черный стул с кровяными прожилками – может появляться при наличии некоторых заболеваний толстого кишечника, к примеру, болезни Крона. В таком случае следует немедленно обратиться к врачу.
Жидкий черный кал – в большинстве случаев возникает при наличии кровотечения из желудочно-кишечного тракта. В результате воздействия на кровь пищеварительных ферментов, она приобретает черный цвет, что и обуславливает окрас кала. При развитии кровотечения из толстого кишечника каловые массы приобретут цвет малинового желе.
Черный стул в послеоперационном периоде – может являться признаком внутренних кровотечений, которые наиболее вероятны при проведении операций на верхних отделах кишечника, желудке, пищеводе.
Черно-зеленый кал на фоне повышения температуры тела. Чаще всего такое проявление связано с наличием в кишечнике серьезного инфекционного очага, лечением которого нужно заниматься в стационаре.
Черный кал при беременности. Беременность и роды существенно влияют на перистальтику кишечника, но не могут стать причиной изменения цвета стула. Поэтому для беременных причиной изменения оттенка каловых масс могут выступать все вышеперечисленные факторы. Часто причиной окраски стула в темный цвет у беременных является прием препаратов железа, поскольку довольно часто будущие матери испытывают анемии.

Черный стул у детей
Если черный цвет кала наблюдается у ребенка, то этот факт может серьезно обеспокоить родителей. В первые дни жизни из организма ребенка выводится меконий – кал, который накапливался в процессе внутриутробного развития. Он может иметь довольно темный цвет. Спустя 2-3 дня такой кал сменяется массами с обычным цветом. В зависимости от типа питания новорожденного, каловые массы могут иметь цвет от светло-желтого до темно-горчичного, консистенция обычно жидкая.
У детей постарше кал может приобретать черный окрас при искусственном вскармливании, употреблении коровьего молока или препаратов, которые содержат колибактерин (белок коровьего молока).
Однако в таких случаях кал приобретает не черный цвет, а темно-коричневый, хотя на первый взгляд может казаться черным. Для определения точного оттенка можно выполнить тест, который описан выше.
Если ребенок стал беспокойным, часто плачет, имеет плохой аппетит и при этом появляется черный стул, необходимо немедленно обратиться к врачу. Даже у детей раннего возраста возможно развитие кровотечения из ЖКТ. Особенно часто подобные кровотечения развиваются у детей, которым раньше срока дают коровье или козье молоко.
Степень кровотечения из поврежденной слизистой оболочки может иметь как незначительный характер, так и выраженный, но даже при наличии первого случая со временем развивается железодефицитная анемия.
В каких случаях нужно срочно обращаться к врачу при наличии черного цвета каловых масс?
Черный стул сопровождает повышением температуры и рвотой.
В анамнезе присутствует язва двенадцатиперстной кишки или желудка.
Анализ крови подтверждает наличие железодефицитной анемии.
Присутствует гепатит или цирроз печени.
На днях присутствовала сильная рвота, особенно в случае ее развития по причине приема алкогольных напитков (вероятность развития синдрома Мэллори-Вэйсса).
Рак желудка или кишечника в анамнезе у родственников или самого пациента.
Если ребенок стал беспокойным, плохо ест, много плачет и излишне вялый.
doctoroff.ru
Черный кал – симптом желудочно-кишечного кровотечения
В норме цвет кала может изменяться от желто-коричневого до темно-коричневого. Окраску ему придают переваренные частицы продуктов питания и желчные пигменты, выделяемые в кишечник из желчевыводящих путей с желчью.
Цвет кала черный часто бывает признаком серьезной патологии пищеварительной системы, но нередко это связано с употреблением некоторых продуктов питания и медикаментов.
Продукты питания и медикаменты
Черный цвет кала может появляться после употребления целого ряда продуктов питания. Это красная столовая свекла, чернослив, красный виноград, черника, черная смородина, гранат. Изменение цвета кала может быть после употребления блюд типа колбасы-кровянки, субпродуктов. Окрашивание кала при этом может наблюдаться в течение двух-трех дней, и этот симптом не сопровождается никакими другими изменениями общего состояния.
Черный кал обычно бывает в результате приема фармацевтических препаратов, содержащих железо, которые широко применяются для лечения анемии, некоторых комплексных витаминов, препаратов, содержащих висмут (применяются для лечения хронических заболеваний желудка), а также активированного угля. Ряд других препаратов тоже может окрашивать кал в черный цвет, о чем можно узнать, внимательно изучив прилагающуюся к препарату инструкцию.
При появлении черного кала нужно тщательно проанализировать пищевой рацион на протяжении нескольких последних дней. Черный кал в результате приема пищевых продуктов и лекарственных препаратов никакой опасности для здоровья не представляет и не требует назначения лечения. На протяжении двух-трех дней после исключения употребления названных продуктов и фармацевтических препаратов нормальный цвет кала восстанавливается.
Лекарственные препараты, в составе которых есть ацетилсалициловая кислота, не окрашивают кал, но при длительном применении воздействуют на кровеносную систему и могут спровоцировать черный кал в результате развития внутреннего кровотечения.
Заболевания, сопровождающиеся появлением черного кала
Совсем другое дело, если кал черного цвета появился внезапно и вроде бы без причины. Если появился черный кал, причины этого симптома следует искать в желудочно-кишечном тракте. Этот клинический симптом свидетельствует о желудочно-кишечном кровотечении из пищеварительного тракта, особенно верхних его отделов. Черный кал, называемый еще меленой, чаще всего бывает при язвенной болезни с локализацией язвы в желудке или двенадцатиперстной кишке, заболеваниях кишечника, варикозно измененных венах пищевода, опухолях желудка. При кровоточащем патологическом очаге, расположенном в кишечнике ниже слепой кишки, кровь обычно красного цвета. Однако при слабой перистальтике черный кал может быть даже при кровотечении из начального отдела ободочной кишки.
Окрашивание кала в черный цвет происходит в результате того, что под действием соляной кислоты, содержащейся в желудочном соке, красный гемоглобин крови преобразуется в черный гемин.
При внутреннем кровотечении, помимо черного кала, появляются и другие типичные симптомы. При локализации процесса в желудке часто появляется кровавая рвота. При этом рвотные массы под действием желудочного сока изменяются и приобретают вид кофейной гущи. У пациента наблюдается гипотония, головокружение, общая слабость. При осмотре выявляется тахикардия, бледность кожи и слизистых оболочек. При сильном кровотечении развивается синдром острой сосудистой недостаточности, требующий оказания неотложной помощи.
Появление черного кала, который сопровождается общей слабостью, болью в животе разного характера и интенсивности, тошнотой, рвотой и повышением температуры, требует срочной врачебной консультации.
fb.ru


 Накройте баночки крышками и поставьте на сильный огонь. После закипания пламя убавьте и стерилизуйте заготовку около 10-15 минут.
Накройте баночки крышками и поставьте на сильный огонь. После закипания пламя убавьте и стерилизуйте заготовку около 10-15 минут. Такой салат на зиму для вас будет большой находкой. Помимо того, что он вкусный, он еще и весьма полезный.
Такой салат на зиму для вас будет большой находкой. Помимо того, что он вкусный, он еще и весьма полезный.
 Затем баночки с салатом поставить в кастрюлю с водой, подстелив полотенце, так, чтобы вода доходила до середины банки, и поставить на огонь. Когда вода закипит, убавить огонь и стерилизовать салат в течение часа, банки должны быть накрыты крышками сверху. Через час закатать банки крышками и укутать в одеяло до утра. Утром перенести баночки в прохладное место для хранения.
Затем баночки с салатом поставить в кастрюлю с водой, подстелив полотенце, так, чтобы вода доходила до середины банки, и поставить на огонь. Когда вода закипит, убавить огонь и стерилизовать салат в течение часа, банки должны быть накрыты крышками сверху. Через час закатать банки крышками и укутать в одеяло до утра. Утром перенести баночки в прохладное место для хранения. Особенно просто, если есть готовый мясной бульон, замороженный на зиму.
Особенно просто, если есть готовый мясной бульон, замороженный на зиму.
 Затем чищу и режу соломкой. Капусту помыть, нашинковать как обычно. Лук чищу, режу на четверть кольца.
Затем чищу и режу соломкой. Капусту помыть, нашинковать как обычно. Лук чищу, режу на четверть кольца.
 5 литра (рассол)
5 литра (рассол)


 Смешать воду сахар и соль.
Смешать воду сахар и соль. 5 стакана
5 стакана Первые научные данные о солении и закваске появились в 19 в. Ученым удалось установить, что происходит данный процесс благодаря микроорганизмам, грибкам и бактериям.
Первые научные данные о солении и закваске появились в 19 в. Ученым удалось установить, что происходит данный процесс благодаря микроорганизмам, грибкам и бактериям. Она вобрала в себя почти всю таблицу Менделеева. В её состав входят фолиевая, лимонная, яблочная и пантотеновая кислоты. Такие витамины, как В, ВВ и С. Она содержит огромное количество клетчатки, что делает её главной в борьбе с запорами.
Она вобрала в себя почти всю таблицу Менделеева. В её состав входят фолиевая, лимонная, яблочная и пантотеновая кислоты. Такие витамины, как В, ВВ и С. Она содержит огромное количество клетчатки, что делает её главной в борьбе с запорами. Чтобы раскрыть лёгкие. Наверное поэтому пошло поверье, что детей находят в капусте. Также она полезна при заболеваниях желудочно-кишечного тракта и болезнях сердца.
Чтобы раскрыть лёгкие. Наверное поэтому пошло поверье, что детей находят в капусте. Также она полезна при заболеваниях желудочно-кишечного тракта и болезнях сердца.


 Свекла, краснокочанная капуста и гранаты богаты различными типами антиоксидантов, а также обладают множеством других преимуществ для здоровья. Подается вместе с бокалом Пино Нуар La Crema Sonoma Coast. Он станет легким обедом или ужином, который оставит вас довольным, не увязнув в тяжелых углеводах и молочных продуктах.
Свекла, краснокочанная капуста и гранаты богаты различными типами антиоксидантов, а также обладают множеством других преимуществ для здоровья. Подается вместе с бокалом Пино Нуар La Crema Sonoma Coast. Он станет легким обедом или ужином, который оставит вас довольным, не увязнув в тяжелых углеводах и молочных продуктах. Залить холодной водой и довести до кипения на среднем огне. Варить на медленном огне под крышкой до готовности, пока не протыкается ножом, что должно занять 60-90 минут. Слейте воду из свеклы, дайте ей остыть, а затем удалите кожицу, протерев или очистив ее. Нарежьте свеклу тонкими ломтиками и отложите в сторону.
Залить холодной водой и довести до кипения на среднем огне. Варить на медленном огне под крышкой до готовности, пока не протыкается ножом, что должно занять 60-90 минут. Слейте воду из свеклы, дайте ей остыть, а затем удалите кожицу, протерев или очистив ее. Нарежьте свеклу тонкими ломтиками и отложите в сторону.
 Оба очень вкусные.
Оба очень вкусные. Выстелите один средний и один большой противень пергаментной бумагой.
Выстелите один средний и один большой противень пергаментной бумагой. Равномерно распределите по долькам 1/4 чайной ложки хлопьев чили (плюс еще по вкусу), 1/4 чайной ложки соли и 1/4 чайной ложки молотого перца.
Равномерно распределите по долькам 1/4 чайной ложки хлопьев чили (плюс еще по вкусу), 1/4 чайной ложки соли и 1/4 чайной ложки молотого перца. Шварц, Государственный университет Колорадо, Bugwood.org
Шварц, Государственный университет Колорадо, Bugwood.org На второй год они тратят то, что накопили. Вся эта энергия теперь вкладывается в выращивание цветов и семян. И обычно растение довольно резко заряжает свою форму.
На второй год они тратят то, что накопили. Вся эта энергия теперь вкладывается в выращивание цветов и семян. И обычно растение довольно резко заряжает свою форму. Часто вы можете помочь им пережить зиму, обильно мульчировав их осенью, поскольку мульча сохраняет почву значительно теплее.Или выкопайте их осенью и перезимуйте в корневом погребе, а затем пересаживайте их следующей весной, чтобы они могли цвести.
Часто вы можете помочь им пережить зиму, обильно мульчировав их осенью, поскольку мульча сохраняет почву значительно теплее.Или выкопайте их осенью и перезимуйте в корневом погребе, а затем пересаживайте их следующей весной, чтобы они могли цвести. Брокколи и цветная капуста — два самых известных продукта. Их получают из двухлетних кочанов, отобранных по их способности цвести в первый год и давать короткие, очень компактные съедобные цветочные головки. Тем не менее, вы должны собрать урожай брокколи и цветной капусты на правильном этапе.Если промедлить, стебли удлиняются, цветы начинают раскрываться, и вкус улетучивается.
Брокколи и цветная капуста — два самых известных продукта. Их получают из двухлетних кочанов, отобранных по их способности цвести в первый год и давать короткие, очень компактные съедобные цветочные головки. Тем не менее, вы должны собрать урожай брокколи и цветной капусты на правильном этапе.Если промедлить, стебли удлиняются, цветы начинают раскрываться, и вкус улетучивается. ..
.. Плотно заверните свеклу в пакет из фольги, затем запекайте свеклу в неглубокой форме для запекания, пока она не станет мягкой, если проткнуть ее ножом (около 35-40 минут). Дайте им остыть, очистите от кожуры и разрежьте каждую на 8 частей. Сделайте это, разрезав пополам по длине (от Северного полюса до Южного полюса), разрежьте каждую половину пополам по длине, затем разрежьте каждую четверть пополам поперек. Или вы можете нарезать свеклу на более мелкие кубики, если они большие.
Плотно заверните свеклу в пакет из фольги, затем запекайте свеклу в неглубокой форме для запекания, пока она не станет мягкой, если проткнуть ее ножом (около 35-40 минут). Дайте им остыть, очистите от кожуры и разрежьте каждую на 8 частей. Сделайте это, разрезав пополам по длине (от Северного полюса до Южного полюса), разрежьте каждую половину пополам по длине, затем разрежьте каждую четверть пополам поперек. Или вы можете нарезать свеклу на более мелкие кубики, если они большие.




 Мы консервируем, обезвоживаем и замораживаем фрукты и овощи, поэтому поход в фруктовую комнату или морозильную камеру станет настоящим удовольствием на протяжении всей зимы. Но я также люблю есть свежие овощи, и мне удалось сохранить морковь, картофель, капусту и лук примерно до того момента, когда будет готов следующий урожай.Мне удается хранить свеклу, тыкву, кабачки и яблоки до конца зимы.
Мы консервируем, обезвоживаем и замораживаем фрукты и овощи, поэтому поход в фруктовую комнату или морозильную камеру станет настоящим удовольствием на протяжении всей зимы. Но я также люблю есть свежие овощи, и мне удалось сохранить морковь, картофель, капусту и лук примерно до того момента, когда будет готов следующий урожай.Мне удается хранить свеклу, тыкву, кабачки и яблоки до конца зимы. Другие варианты хранения (в зависимости от предмета) включают в себя землю, под лестницей, неотапливаемые комнаты, внешние лестничные клетки, ямы в земле или дополнительные холодильники, чтобы назвать несколько.
Другие варианты хранения (в зависимости от предмета) включают в себя землю, под лестницей, неотапливаемые комнаты, внешние лестничные клетки, ямы в земле или дополнительные холодильники, чтобы назвать несколько.
 Я пытаюсь смочить песок в другом контейнере и при необходимости добавить песок в ведро для хранения. Сначала кладу слой песка и кладу рядом морковь. Я предпочитаю морковь не трогать. Затем идет еще один слой песка, чтобы покрыть первый слой моркови. Я продолжаю вдавливать морковь в песок и добавлять песок, пока не окажусь у верхней части ведра, где я кладу очень толстый слой песка и накрываю сверху крышкой.
Я пытаюсь смочить песок в другом контейнере и при необходимости добавить песок в ведро для хранения. Сначала кладу слой песка и кладу рядом морковь. Я предпочитаю морковь не трогать. Затем идет еще один слой песка, чтобы покрыть первый слой моркови. Я продолжаю вдавливать морковь в песок и добавлять песок, пока не окажусь у верхней части ведра, где я кладу очень толстый слой песка и накрываю сверху крышкой. Задача состоит в том, чтобы круглый год иметь в наличии продукты питания.
Задача состоит в том, чтобы круглый год иметь в наличии продукты питания. Со временем мне придется вытаскивать из них и ростки, но у меня нет идеальных складских помещений — просто комната в подвале, где я храню свои консервы, где температура колеблется от 50 до 60 ° F в течение года.Картофель предпочитаю 40 градусов. Более низкие температуры сделают их сладкими. Слишком хрустящие и сочные для картофельных оладий осенью, эти Сангры достигают идеальных условий для жарки в июне и июле.
Со временем мне придется вытаскивать из них и ростки, но у меня нет идеальных складских помещений — просто комната в подвале, где я храню свои консервы, где температура колеблется от 50 до 60 ° F в течение года.Картофель предпочитаю 40 градусов. Более низкие температуры сделают их сладкими. Слишком хрустящие и сочные для картофельных оладий осенью, эти Сангры достигают идеальных условий для жарки в июне и июле. У него будет большая, очень прочная голова, которая будет оставаться красивой и твердой в следующем июне.
У него будет большая, очень прочная голова, которая будет оставаться красивой и твердой в следующем июне. Они могут выделять капустный дым, что может заставить пересмотреть решение о том, чтобы держать их в доме на долгое время.
Они могут выделять капустный дым, что может заставить пересмотреть решение о том, чтобы держать их в доме на долгое время.
 Мне хорошо подходит неотапливаемая спальня.Пироги из свежей тыквы вкусны в марте.
Мне хорошо подходит неотапливаемая спальня.Пироги из свежей тыквы вкусны в марте.
 Эти редиски занимают больше места; у них не только могут вырасти более крупные корни, но и их верхушки становятся более листовыми. Собирайте урожай осенью и храните только идеальные корни. Обрежьте листовые верхушки и обработайте их, как морковь, слоями во влажном песке, мхе или опилках в самом холодном над морозильном месте хранения. При правильном хранении их должно хватить до февраля.
Эти редиски занимают больше места; у них не только могут вырасти более крупные корни, но и их верхушки становятся более листовыми. Собирайте урожай осенью и храните только идеальные корни. Обрежьте листовые верхушки и обработайте их, как морковь, слоями во влажном песке, мхе или опилках в самом холодном над морозильном месте хранения. При правильном хранении их должно хватить до февраля. Если корни выходят из земли, я мог бы насыпать их почвой или мульчировать, когда есть вероятность замерзания, чтобы корни не повредились до сбора урожая. Срежьте ботву и храните как морковь. Однако брюква сморщивается легче, чем морковь, поэтому обязательно сохраняйте ее влажной. Их можно натирать воском (иногда их можно увидеть в супермаркетах), чтобы уменьшить обезвоживание; Пчелиный воск будет лучшим, если вы выберете этот маршрут.Ожидается, что брюква может храниться от двух до четырех месяцев.
Если корни выходят из земли, я мог бы насыпать их почвой или мульчировать, когда есть вероятность замерзания, чтобы корни не повредились до сбора урожая. Срежьте ботву и храните как морковь. Однако брюква сморщивается легче, чем морковь, поэтому обязательно сохраняйте ее влажной. Их можно натирать воском (иногда их можно увидеть в супермаркетах), чтобы уменьшить обезвоживание; Пчелиный воск будет лучшим, если вы выберете этот маршрут.Ожидается, что брюква может храниться от двух до четырех месяцев.
 Д.). Выкопайте глубокую грядку и сажайте свежие семена ранней весной, с марта по май (в зависимости от сезона). Наберитесь терпения, так как они могут прорастать медленно (до 28 дней).Чтобы получить вкусный пастернак, нужен продолжительный сезон (100-120 дней) и морозная погода. Морозная погода способствует превращению крахмала в корнях в сахар, что делает их более сладкими на вкус. Тогда можно начинать сбор урожая.
Д.). Выкопайте глубокую грядку и сажайте свежие семена ранней весной, с марта по май (в зависимости от сезона). Наберитесь терпения, так как они могут прорастать медленно (до 28 дней).Чтобы получить вкусный пастернак, нужен продолжительный сезон (100-120 дней) и морозная погода. Морозная погода способствует превращению крахмала в корнях в сахар, что делает их более сладкими на вкус. Тогда можно начинать сбор урожая. Идеальные условия — 32-35 градусов и влажность 90-95%.
Идеальные условия — 32-35 градусов и влажность 90-95%. Яблоки сохраняются лучше всего, если они хранятся около 32 ° F при влажности от 80 до 90%; чем выше температура, тем быстрее они размягчаются.Их следует хранить неглубокими слоями в корзинах или решетчатых ящиках; их также необходимо время от времени проверять на предмет порчи. Замечательно иметь свежие фрукты, выращенные в домашних условиях, к зимним овощам. Однако их следует хранить отдельно, так как яблоки выделяют газ этилен, который вызывает старение овощей.
Яблоки сохраняются лучше всего, если они хранятся около 32 ° F при влажности от 80 до 90%; чем выше температура, тем быстрее они размягчаются.Их следует хранить неглубокими слоями в корзинах или решетчатых ящиках; их также необходимо время от времени проверять на предмет порчи. Замечательно иметь свежие фрукты, выращенные в домашних условиях, к зимним овощам. Однако их следует хранить отдельно, так как яблоки выделяют газ этилен, который вызывает старение овощей. Топы следует немедленно обрезать; если их оставить, они высасывают влагу из корня. Многие ботвы можно есть; нарезать немного и обезвожить, чтобы добавить в супы позже.
Топы следует немедленно обрезать; если их оставить, они высасывают влагу из корня. Многие ботвы можно есть; нарезать немного и обезвожить, чтобы добавить в супы позже. Чтение этих книг открыло мне глаза на возможности выращивания большего количества свежих овощей из собственного сада в течение года.
Чтение этих книг открыло мне глаза на возможности выращивания большего количества свежих овощей из собственного сада в течение года.
 Добавьте лук и приправьте солью и перцем. Перемешайте, чтобы он хорошо покрылся, и осторожно готовьте, чтобы лук смягчился без окраски. Готовьте до полной готовности.
Добавьте лук и приправьте солью и перцем. Перемешайте, чтобы он хорошо покрылся, и осторожно готовьте, чтобы лук смягчился без окраски. Готовьте до полной готовности.
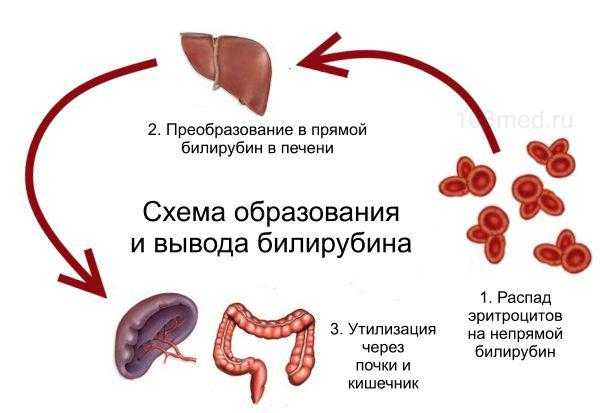
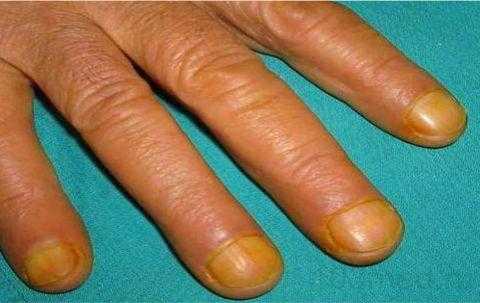

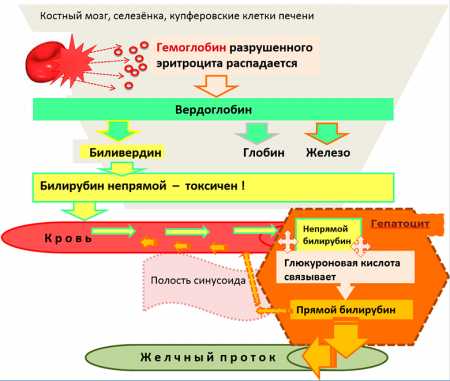
 Гепатит повышает общий билирубин, и основной симптоматикой такого явления становится желтуха. Однако, наблюдается проявление и других признаков, среди которых можно выделить:
Гепатит повышает общий билирубин, и основной симптоматикой такого явления становится желтуха. Однако, наблюдается проявление и других признаков, среди которых можно выделить: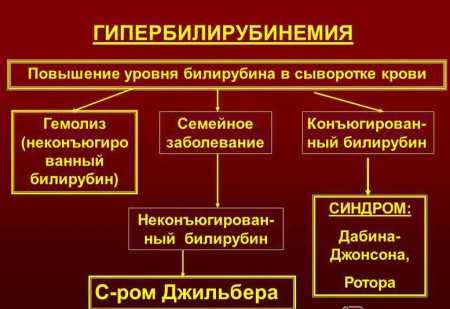
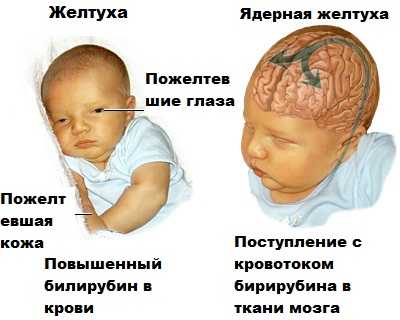 В результате такого быстрого распада эритроцитов крови у новорожденного ребенка наблюдается повышение уровня общего билирубина в крови и часто такое патологическое состояние ребенка выливается в развитие физиологической желтухи. В том случае, если у новорожденных диагностируется сильное повышение общего билирубина, то это значит, что начинается развитие патологической желтухи. Это является проявлением развития в организме новорожденного малыша какой-либо патологии.
В результате такого быстрого распада эритроцитов крови у новорожденного ребенка наблюдается повышение уровня общего билирубина в крови и часто такое патологическое состояние ребенка выливается в развитие физиологической желтухи. В том случае, если у новорожденных диагностируется сильное повышение общего билирубина, то это значит, что начинается развитие патологической желтухи. Это является проявлением развития в организме новорожденного малыша какой-либо патологии. В том случае, если причины повышения билирубина в крови кроются в проблемах с выведением желчи, то специалистом назначается прием лекарственных препаратов, действие которых направлено на нормализацию этого процесса. Кроме этого, лечение предполагает соблюдение определенной диеты и снижение нагрузки на печень.
В том случае, если причины повышения билирубина в крови кроются в проблемах с выведением желчи, то специалистом назначается прием лекарственных препаратов, действие которых направлено на нормализацию этого процесса. Кроме этого, лечение предполагает соблюдение определенной диеты и снижение нагрузки на печень.




 Человек получает железо исключительно с продуктами питания. Наибольшая его концентрация наблюдается в печени животных, некоторых орехах (фисташки, арахис, кедровые, кешью), бобовых (чечевица, горох), крупах (гречка, пшеница, овес, ячневая), шпинате, кукурузе. При этом сначала пополняется его необходимое количество для гема, составляющего основу эритроцита, и уже затем происходит отложение железа в его депо в нашем организме, которое составляет около 3-4 грамм, оно представляет собой ионы, связанные в основном белками плазмы и ферментами (ферритин, трансферрин, ксантиноксидаза, феррофлавопротеины, сукцинат- и NADH-дегидрогеназа и другие). Но так происходит в норме, теперь же давайте рассмотрим его потери и патологические некоторые состояния.
Человек получает железо исключительно с продуктами питания. Наибольшая его концентрация наблюдается в печени животных, некоторых орехах (фисташки, арахис, кедровые, кешью), бобовых (чечевица, горох), крупах (гречка, пшеница, овес, ячневая), шпинате, кукурузе. При этом сначала пополняется его необходимое количество для гема, составляющего основу эритроцита, и уже затем происходит отложение железа в его депо в нашем организме, которое составляет около 3-4 грамм, оно представляет собой ионы, связанные в основном белками плазмы и ферментами (ферритин, трансферрин, ксантиноксидаза, феррофлавопротеины, сукцинат- и NADH-дегидрогеназа и другие). Но так происходит в норме, теперь же давайте рассмотрим его потери и патологические некоторые состояния. Билирубин относится к важнейшим пигментам, входящим в состав желчи и выделяющийся из организма именно за ее счет. Он проходит долгий путь по сосудам еще в виде гемоглобина, совершает важные преобразования в гепатоцитах и, наконец, секретируется в кишечник для выделения в окружающую среду с калом. Итак, это вещество образуется при распаде эритроцитов и немедленно захватывается белками-переносчиками для транспорта в главную лабораторию – печень. Такая фракция носит название непрямой или несвязанной, потому как билирубин в ней находится в неизмененном виде. Происходит это потому, что в свободном виде он легко проникает через мембраны любых клеток и оказывает выраженное токсическое воздействие в первую очередь на нейроны. Таким образом, его захват является нормальной защитной реакцией.
Билирубин относится к важнейшим пигментам, входящим в состав желчи и выделяющийся из организма именно за ее счет. Он проходит долгий путь по сосудам еще в виде гемоглобина, совершает важные преобразования в гепатоцитах и, наконец, секретируется в кишечник для выделения в окружающую среду с калом. Итак, это вещество образуется при распаде эритроцитов и немедленно захватывается белками-переносчиками для транспорта в главную лабораторию – печень. Такая фракция носит название непрямой или несвязанной, потому как билирубин в ней находится в неизмененном виде. Происходит это потому, что в свободном виде он легко проникает через мембраны любых клеток и оказывает выраженное токсическое воздействие в первую очередь на нейроны. Таким образом, его захват является нормальной защитной реакцией.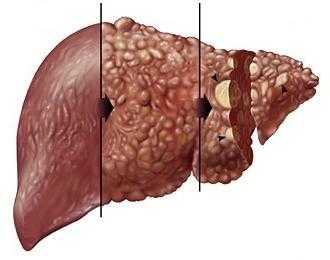 Если же нарушение происходит на втором основном этапе, то гепатоциты не успевают захватывать и перерабатывать даже нормальное количество поступающего в них метаболита гемоглобина, и в итоге за счет обеих фракций общий билирубин повышен. Причины этого — тяжелые деструктивные изменения в печени. К ним относятся гепатиты самого различного генеза (токсический, алкогольный, вирусный) и цирроз. Таким образом, причины повышенного билирубина в крови кроются в том, что гепатоциты не могут адекватно работать, либо за счет воспаления в них, либо за счет их недостаточного количества. Наиболее частой причиной, разумеется, является вирусный гепатит А-типа, В, С, дельта, Е или РР. Так развивается печеночный (паренхиматозный) вид желтушного синдрома, который сопровождается яркими симптомами мезенхимального воспаления и гепатоцилиарной недостаточности.
Если же нарушение происходит на втором основном этапе, то гепатоциты не успевают захватывать и перерабатывать даже нормальное количество поступающего в них метаболита гемоглобина, и в итоге за счет обеих фракций общий билирубин повышен. Причины этого — тяжелые деструктивные изменения в печени. К ним относятся гепатиты самого различного генеза (токсический, алкогольный, вирусный) и цирроз. Таким образом, причины повышенного билирубина в крови кроются в том, что гепатоциты не могут адекватно работать, либо за счет воспаления в них, либо за счет их недостаточного количества. Наиболее частой причиной, разумеется, является вирусный гепатит А-типа, В, С, дельта, Е или РР. Так развивается печеночный (паренхиматозный) вид желтушного синдрома, который сопровождается яркими симптомами мезенхимального воспаления и гепатоцилиарной недостаточности.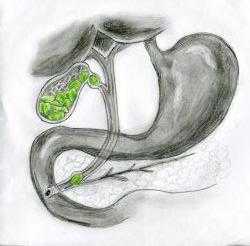 И, разумеется, нарушение обмена билирубина может происходить и на третьем основном этапе, то есть при экскреции желчи. Так или иначе при этом варианте происходит блокировка ее выхода по путям либо из печени, либо уже из vesicafellea. Вследствие таких изменений желчь скапливается в путях и пузыре, давление ее постепенно нарастает, и в итоге она возвращается (это явление называется регургитация) во внутрипеченочные протоки и далее — в кровеносные сосуды, вот почему повышен билирубин общий. При этом, разумеется, наблюдаются и другие изменения в биохимических анализах. Так, в крови возникает холемия, то есть в нее попадают желчные кислоты и ферменты, а в самих протоках формируется холестаз, то есть застой секрета. Клинически это будет выражаться желтухой склер, слизистых оболочек и кожи (желтоватый цвет с зеленым оттенком), а в анализах будет не только билирубин общий и прямой повышен, но и желчные кислоты, холестерин, уровень щелочной фосфатазы, триглицериды, активность гамма-глутамил-трансферазы.
И, разумеется, нарушение обмена билирубина может происходить и на третьем основном этапе, то есть при экскреции желчи. Так или иначе при этом варианте происходит блокировка ее выхода по путям либо из печени, либо уже из vesicafellea. Вследствие таких изменений желчь скапливается в путях и пузыре, давление ее постепенно нарастает, и в итоге она возвращается (это явление называется регургитация) во внутрипеченочные протоки и далее — в кровеносные сосуды, вот почему повышен билирубин общий. При этом, разумеется, наблюдаются и другие изменения в биохимических анализах. Так, в крови возникает холемия, то есть в нее попадают желчные кислоты и ферменты, а в самих протоках формируется холестаз, то есть застой секрета. Клинически это будет выражаться желтухой склер, слизистых оболочек и кожи (желтоватый цвет с зеленым оттенком), а в анализах будет не только билирубин общий и прямой повышен, но и желчные кислоты, холестерин, уровень щелочной фосфатазы, триглицериды, активность гамма-глутамил-трансферазы. Однако не все желтухи являются патологическими состояниями организма. Так, если билирубин общий повышен у ребенка сразу при рождении или спустя несколько часов после него, а кожа и слизистые оболочки имеют яркий желтушный оттенок, то не стоит сразу бить тревогу. Ведь у новорожденных это является физиологическим состоянием, именуемым транзиторным, поскольку оно преходяще. Разумеется, возникает вопрос у его разволновавшейся матери, которая узнает, что у ее ребенка билирубин повышен: «Что делать?» Ответ прост: ждать. При этом действительно показана только выжидательная тактика, поскольку в течение нескольких дней (обычно до трех-пяти) желтушность постепенно пропадает. И только если она задерживается, состояние малыша ухудшается, и остается билирубин общий повышен, лечение проводится экстренно, а именно применяется детоксикационная терапия и облучение ультрафиолетом. Теперь давайте рассмотрим патогенез этого состояния.
Однако не все желтухи являются патологическими состояниями организма. Так, если билирубин общий повышен у ребенка сразу при рождении или спустя несколько часов после него, а кожа и слизистые оболочки имеют яркий желтушный оттенок, то не стоит сразу бить тревогу. Ведь у новорожденных это является физиологическим состоянием, именуемым транзиторным, поскольку оно преходяще. Разумеется, возникает вопрос у его разволновавшейся матери, которая узнает, что у ее ребенка билирубин повышен: «Что делать?» Ответ прост: ждать. При этом действительно показана только выжидательная тактика, поскольку в течение нескольких дней (обычно до трех-пяти) желтушность постепенно пропадает. И только если она задерживается, состояние малыша ухудшается, и остается билирубин общий повышен, лечение проводится экстренно, а именно применяется детоксикационная терапия и облучение ультрафиолетом. Теперь давайте рассмотрим патогенез этого состояния.
 Важнейшим этапом в лечении повышенного билирубина является, разумеется, терапия основного заболевания, вызвавшего такие нарушения обмена, то есть антибиотики при вирусном гепатите, детоксикация при отравлении ядами, переливание крови и эритроцитарной массы при гемолизе или пересадка печени при тяжелой стадии цирроза. Однако подкреплять это должны физиопроцедуры, гепатопротекторы, правильный образ жизни без факторов риска и специальная диета при повышенном билирубине. Для этого, во-первых, необходимо отказаться от курения и алкоголя, излишнего жира, холестерина, острой и жареной пищи. Категорически запрещается употреблять соления и маринованные продукты. Следует ограничить потребление соли и чая, а кофе не стоит пить совсем. Напротив, диета при повышенном билирубине включает в себя частое дробное питание с увеличением количества постных каш, компотов, заменой белого хлеба на серый. Ведь благодаря прописанным врачом медикаментам начнется положительная динамика и, в конечном итоге болезнь покинет вас.
Важнейшим этапом в лечении повышенного билирубина является, разумеется, терапия основного заболевания, вызвавшего такие нарушения обмена, то есть антибиотики при вирусном гепатите, детоксикация при отравлении ядами, переливание крови и эритроцитарной массы при гемолизе или пересадка печени при тяжелой стадии цирроза. Однако подкреплять это должны физиопроцедуры, гепатопротекторы, правильный образ жизни без факторов риска и специальная диета при повышенном билирубине. Для этого, во-первых, необходимо отказаться от курения и алкоголя, излишнего жира, холестерина, острой и жареной пищи. Категорически запрещается употреблять соления и маринованные продукты. Следует ограничить потребление соли и чая, а кофе не стоит пить совсем. Напротив, диета при повышенном билирубине включает в себя частое дробное питание с увеличением количества постных каш, компотов, заменой белого хлеба на серый. Ведь благодаря прописанным врачом медикаментам начнется положительная динамика и, в конечном итоге болезнь покинет вас. Детям, беременным и пожилым людям необходимое количество элемента врач рассчитает индивидуально.
Детям, беременным и пожилым людям необходимое количество элемента врач рассчитает индивидуально.
 Главное знать, какие продукты содержат его в достаточном количестве. Распределите их по приемам пищи в течение дня для поддержания стабильной работы всего организма.
Главное знать, какие продукты содержат его в достаточном количестве. Распределите их по приемам пищи в течение дня для поддержания стабильной работы всего организма.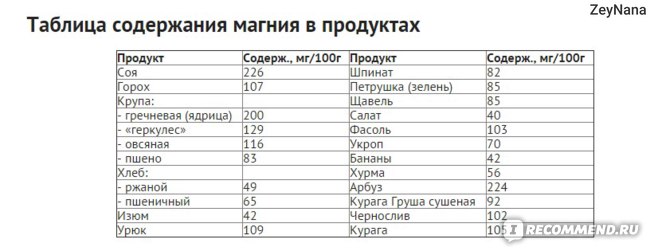
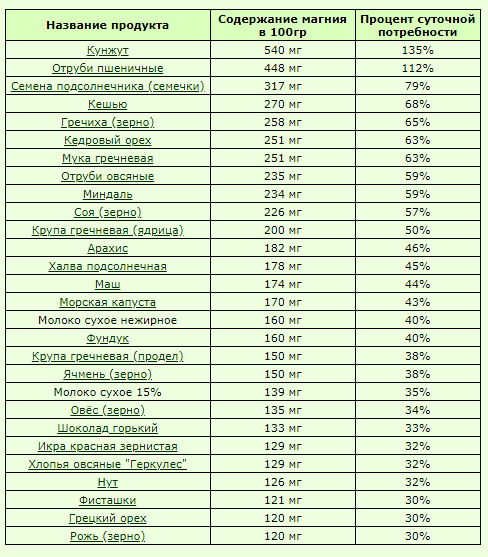
 Чтобы получить из шоколада максимум пользы, выбирайте продукт, содержащий не менее 70% какао.
Чтобы получить из шоколада максимум пользы, выбирайте продукт, содержащий не менее 70% какао.
 Например, в небольшом 100‑граммовом кусочке филе минтая важного минерала около 30 мг .
Например, в небольшом 100‑граммовом кусочке филе минтая важного минерала около 30 мг . Это делает бананы чемпионами среди фруктов по содержанию данного минерала.
Это делает бананы чемпионами среди фруктов по содержанию данного минерала. 60
60 00
00 Постепенно дряхлеют мышцы, нарушается структура костей и уменьшается их гибкость — что приводит к развитию остеопороза.
Постепенно дряхлеют мышцы, нарушается структура костей и уменьшается их гибкость — что приводит к развитию остеопороза. Икра
Икра

 ВОЗ рекомендует ежедневно употреблять продукты, богатые магнием — в том числе, семена чиа, различные орехи, псевдозерновые и бурый рис.
ВОЗ рекомендует ежедневно употреблять продукты, богатые магнием — в том числе, семена чиа, различные орехи, псевдозерновые и бурый рис. Участвует в большинстве реакций обмена веществ, в регуляции передачи нервных импульсов и в сокращении мышц, оказывает спазмолитическое и антиагрегантное действие. Оксид и соли магния традиционно применяются в медицине в кардиологии, неврологии и гастроэнтерологии. Магний имеет успокаивающее действие на Центральную нервную систему и важен для нормального качества сна. Магний обладает сосудорасширяющим действием, тем самым способствуя снижению давления. Магний важен для поддержания нормальной функции сердца.
Участвует в большинстве реакций обмена веществ, в регуляции передачи нервных импульсов и в сокращении мышц, оказывает спазмолитическое и антиагрегантное действие. Оксид и соли магния традиционно применяются в медицине в кардиологии, неврологии и гастроэнтерологии. Магний имеет успокаивающее действие на Центральную нервную систему и важен для нормального качества сна. Магний обладает сосудорасширяющим действием, тем самым способствуя снижению давления. Магний важен для поддержания нормальной функции сердца.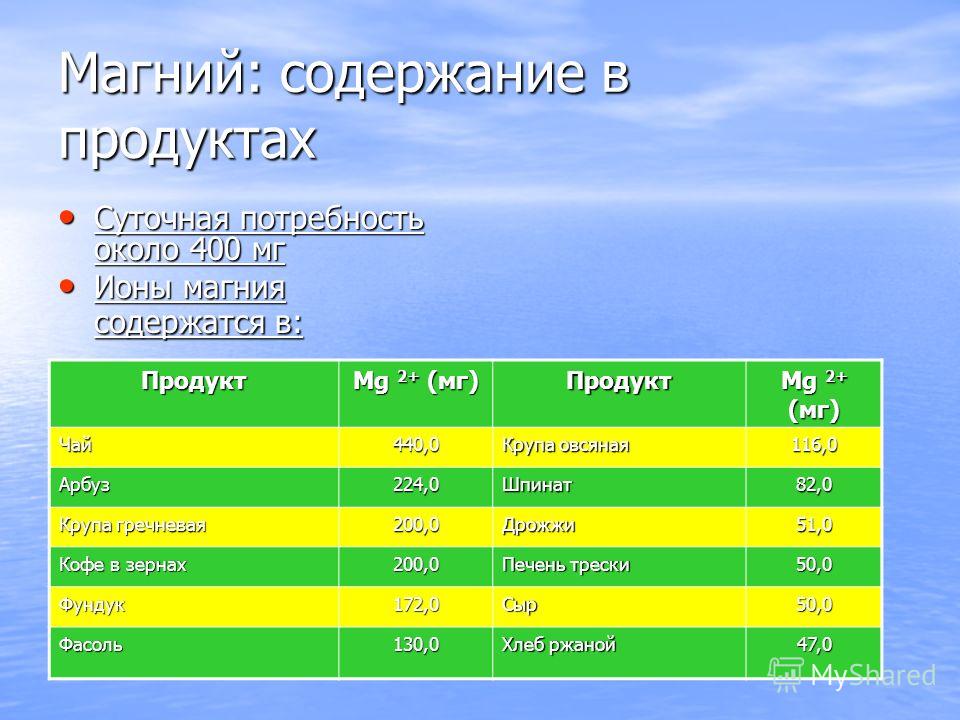 Израиль относится к таким странам. Около 90% питьевой воды в Израиле – это опреснённая морская вода. Всемирная Организация Здоровья рекомендует употребление суточной дозы магния в 300 мг. для женщин и 400 мг. для мужчин.
Израиль относится к таким странам. Около 90% питьевой воды в Израиле – это опреснённая морская вода. Всемирная Организация Здоровья рекомендует употребление суточной дозы магния в 300 мг. для женщин и 400 мг. для мужчин. В целом ряде заболеваний –приём этих лекарственных препаратов продолжается годами, приводя к сниженным уровням магния в организме (гипомагниемия). Симптомами сниженных уровней магния в организме на фоне приёма лекарственных препаратов группы Ингибиторов Протонного Насоса могут быть внезапные судороги в ногах (в том числе и ночные), мигрени, повышение давления, ухудшение работы сердечной мышцы. Важно, принимая данные препараты хронически, поддерживать нормальные уровни магния в организме, принимая пищевые добавки, содержащие магний.
В целом ряде заболеваний –приём этих лекарственных препаратов продолжается годами, приводя к сниженным уровням магния в организме (гипомагниемия). Симптомами сниженных уровней магния в организме на фоне приёма лекарственных препаратов группы Ингибиторов Протонного Насоса могут быть внезапные судороги в ногах (в том числе и ночные), мигрени, повышение давления, ухудшение работы сердечной мышцы. Важно, принимая данные препараты хронически, поддерживать нормальные уровни магния в организме, принимая пищевые добавки, содержащие магний.

 Обратите внимание: для приготовления вам понадобится кухонный комбайн или блендер.
Обратите внимание: для приготовления вам понадобится кухонный комбайн или блендер.
 Сформировать шарики из фруктово-ореховой массы, обвалять в кунжуте, украсить орехами.
Сформировать шарики из фруктово-ореховой массы, обвалять в кунжуте, украсить орехами. Он активирует работу, только подумай, 50% всех ферментов в организме! Значит, без магния никуда!
Он активирует работу, только подумай, 50% всех ферментов в организме! Значит, без магния никуда!  Когда у нас низкий уровень магния, мы можем начать жаждать стимуляторов, таких как кофе, чтобы повысить нашу энергию, или шоколад, который является естественным источником магния (но именно черный, а не молочный или белый). То есть твой организм сам дает тебе понять, что ему нужен какой-то (конечно же вкусный) источник этого минерала.
Когда у нас низкий уровень магния, мы можем начать жаждать стимуляторов, таких как кофе, чтобы повысить нашу энергию, или шоколад, который является естественным источником магния (но именно черный, а не молочный или белый). То есть твой организм сам дает тебе понять, что ему нужен какой-то (конечно же вкусный) источник этого минерала. Также магнием богаты молочные продукты, орехи, семечки подсолнуха, желатин, соя и гречишный мёд. Источником магния является также рыба, например, морской окунь, селёдка, треска, скумбрия, карп, камбала и креветки. И, кстати, мы уже писали о пользе спирулины, так вот — она богата магнием и станет отличным источником этого микроэлемента!
Также магнием богаты молочные продукты, орехи, семечки подсолнуха, желатин, соя и гречишный мёд. Источником магния является также рыба, например, морской окунь, селёдка, треска, скумбрия, карп, камбала и креветки. И, кстати, мы уже писали о пользе спирулины, так вот — она богата магнием и станет отличным источником этого микроэлемента! Если вышеперечисленные симптомы нехватки магния будут проявляться, тогда бегом к терапевту! А пока, чтобы предвидеть проблему — питайся правильно, обогащая рацион продуктами, содержащими магний, не злоупотребляй кофе и научись противостоять стрессовым ситуациям!
Если вышеперечисленные симптомы нехватки магния будут проявляться, тогда бегом к терапевту! А пока, чтобы предвидеть проблему — питайся правильно, обогащая рацион продуктами, содержащими магний, не злоупотребляй кофе и научись противостоять стрессовым ситуациям! Обновленная ДВ магния составит 420 миллиграммов .
Обновленная ДВ магния составит 420 миллиграммов . Небольшая горсть миндаля в день, благодаря содержанию питательных веществ, может помочь защитить ваше сердце, бороться с воспалениями, поддержать вашу иммунную систему и снизить риск рака. Не говоря уже о том, что исследования также связали потребление орехов, таких как миндаль, с потерей веса. Так что перекусывайте!
Небольшая горсть миндаля в день, благодаря содержанию питательных веществ, может помочь защитить ваше сердце, бороться с воспалениями, поддержать вашу иммунную систему и снизить риск рака. Не говоря уже о том, что исследования также связали потребление орехов, таких как миндаль, с потерей веса. Так что перекусывайте! Магний является ключевым элементом хлорофилла (пигмента, придающего растениям зеленый цвет), поэтому листовая зелень является одним из лучших продуктов, богатых магнием.
Магний является ключевым элементом хлорофилла (пигмента, придающего растениям зеленый цвет), поэтому листовая зелень является одним из лучших продуктов, богатых магнием. В среднем шпинат содержит около одного грамма белка и только семь калорий на чашку сырого продукта и 5 граммов белка, что составляет 41 калорию на чашку вареного.
В среднем шпинат содержит около одного грамма белка и только семь калорий на чашку сырого продукта и 5 граммов белка, что составляет 41 калорию на чашку вареного.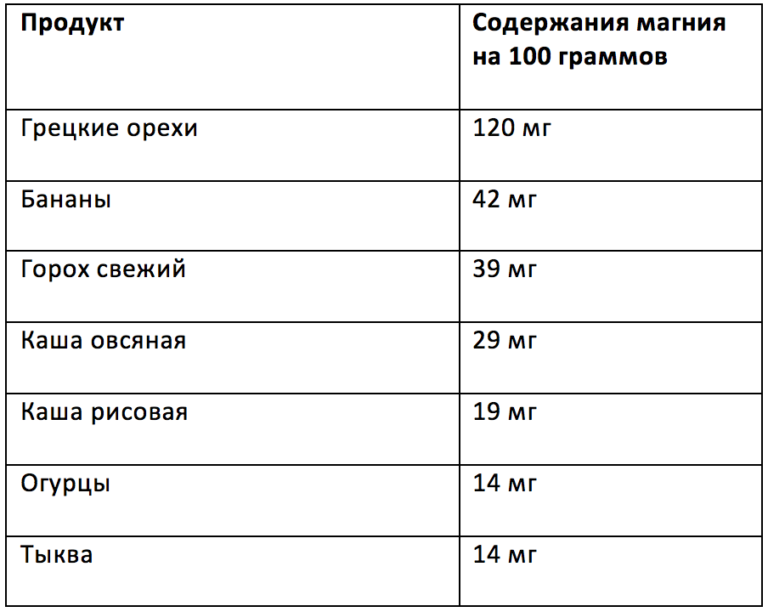

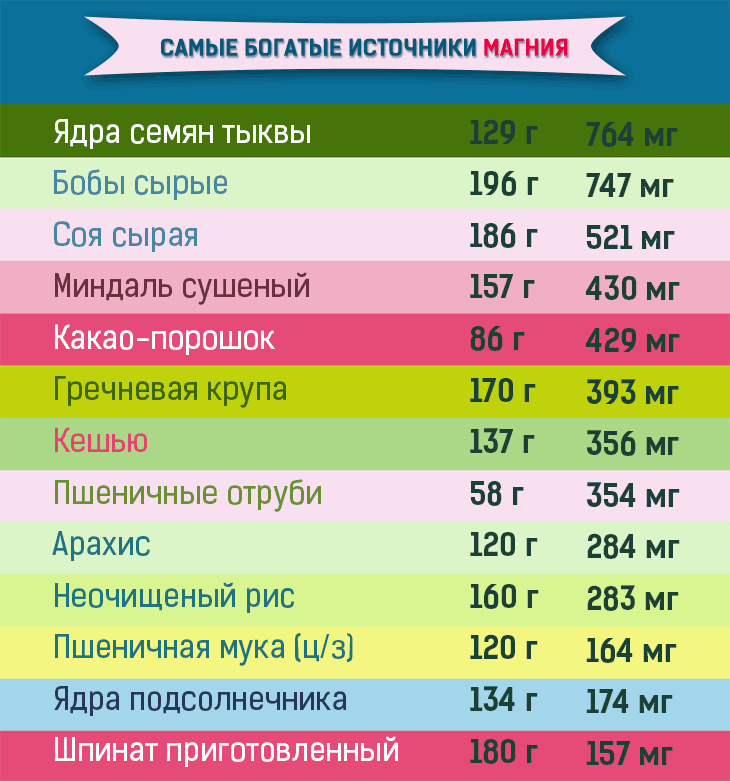 Если вы хотите увеличить потребление магния, фрукты могут помочь вам достичь этого, но не полагайтесь на них как на основной источник минералов.
Если вы хотите увеличить потребление магния, фрукты могут помочь вам достичь этого, но не полагайтесь на них как на основной источник минералов. Многие продукты содержат магний, но основными его источниками в Австралии являются злаки и безалкогольные напитки, такие как кофе и вода.
Многие продукты содержат магний, но основными его источниками в Австралии являются злаки и безалкогольные напитки, такие как кофе и вода.



 Однако они не заменяют профессиональные медицинские консультации, диагностику или лечение.
Однако они не заменяют профессиональные медицинские консультации, диагностику или лечение.

 Одна чашка неплотно упакованного шпината (около 25 г) содержит 19,8 мг магния (USDA, 2019). Для справки, по данным Министерства сельского хозяйства США, в салате обычно содержится около 50 г шпината, что составляет 39,5 мг магния. Только не забудьте добавить в салат немного лимона или апельсина; витамин С помогает вашему телу усваивать железо, содержащееся в этой зелени (Hurrell, 2010).
Одна чашка неплотно упакованного шпината (около 25 г) содержит 19,8 мг магния (USDA, 2019). Для справки, по данным Министерства сельского хозяйства США, в салате обычно содержится около 50 г шпината, что составляет 39,5 мг магния. Только не забудьте добавить в салат немного лимона или апельсина; витамин С помогает вашему телу усваивать железо, содержащееся в этой зелени (Hurrell, 2010). Если вы получите настоящий цельнозерновой хлеб, вы также получите 27 мг магния в обычном ломтике (USDA, 2019).
Если вы получите настоящий цельнозерновой хлеб, вы также получите 27 мг магния в обычном ломтике (USDA, 2019).
 Одна чашка обезжиренного соевого молока начнет ваш день с 24,4 мг магния (USDA, 2019).
Одна чашка обезжиренного соевого молока начнет ваш день с 24,4 мг магния (USDA, 2019). И всего 146 калорий (в зависимости от марки), вы можете легко добавить в йогурт богатый минералами банан, чтобы обеспечить ваш завтрак достаточным количеством магния.
И всего 146 калорий (в зависимости от марки), вы можете легко добавить в йогурт богатый минералами банан, чтобы обеспечить ваш завтрак достаточным количеством магния.
 Попробуйте подавать лосося со 100 г вареного зеленого горошка, чтобы получить сочетание, богатое магнием; только горох даст вам 39 мг (USDA, 2019).
Попробуйте подавать лосося со 100 г вареного зеленого горошка, чтобы получить сочетание, богатое магнием; только горох даст вам 39 мг (USDA, 2019). Диабетическая медицина, 23 (10), 1050–1056. DOI: 10.1111 / j.1464-5491.2006.01852.x
Диабетическая медицина, 23 (10), 1050–1056. DOI: 10.1111 / j.1464-5491.2006.01852.x FoodData Central: миндаль, жареный, соленый. Получено с https://fdc.nal.usda.gov/fdc-app.html#/food-details/339420/nutrients
FoodData Central: миндаль, жареный, соленый. Получено с https://fdc.nal.usda.gov/fdc-app.html#/food-details/339420/nutrients Получено с https://fdc.nal.usda.gov/fdc-app.html#/food-details/340362/nutrients
Получено с https://fdc.nal.usda.gov/fdc-app.html#/food-details/340362/nutrients
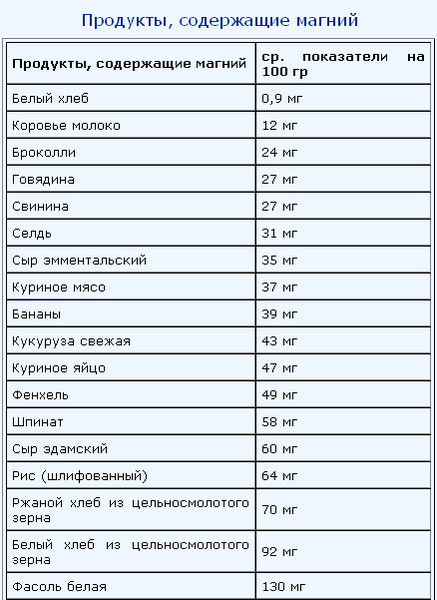
 html#/food-details/173691/nutrients
html#/food-details/173691/nutrients Получено с https://fdc.nal.usda.gov/fdc-app.html#/food-details/170102/nutrients
Получено с https://fdc.nal.usda.gov/fdc-app.html#/food-details/170102/nutrients Магний из пищи и воды безопасно иметь в количестве, превышающем это количество.
Магний из пищи и воды безопасно иметь в количестве, превышающем это количество.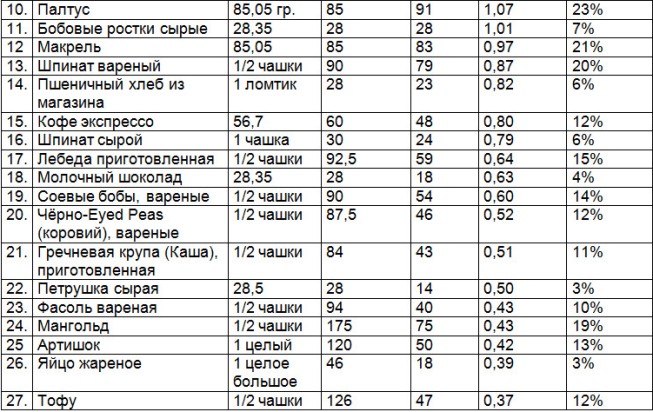 Ученые не увидели никакой пользы в приеме добавок магния для решения проблем со здоровьем, таких как снижение артериального давления, снижение риска сердечных заболеваний или предотвращение потери костной массы. Если вы подвержены риску высокого кровяного давления, вам следует придерживаться диеты, богатой магнием, а также калием и кальцием. Суть в том, что лучше всего получать необходимый магний из пищи.
Ученые не увидели никакой пользы в приеме добавок магния для решения проблем со здоровьем, таких как снижение артериального давления, снижение риска сердечных заболеваний или предотвращение потери костной массы. Если вы подвержены риску высокого кровяного давления, вам следует придерживаться диеты, богатой магнием, а также калием и кальцием. Суть в том, что лучше всего получать необходимый магний из пищи.
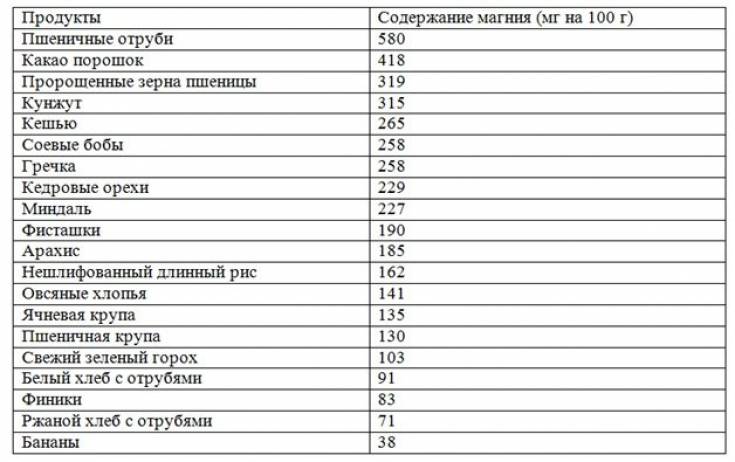 Он очень богат магнием.
Он очень богат магнием.


 Например, порция черной фасоли на 1 стакан содержит 30 процентов РСНП.
Например, порция черной фасоли на 1 стакан содержит 30 процентов РСНП.
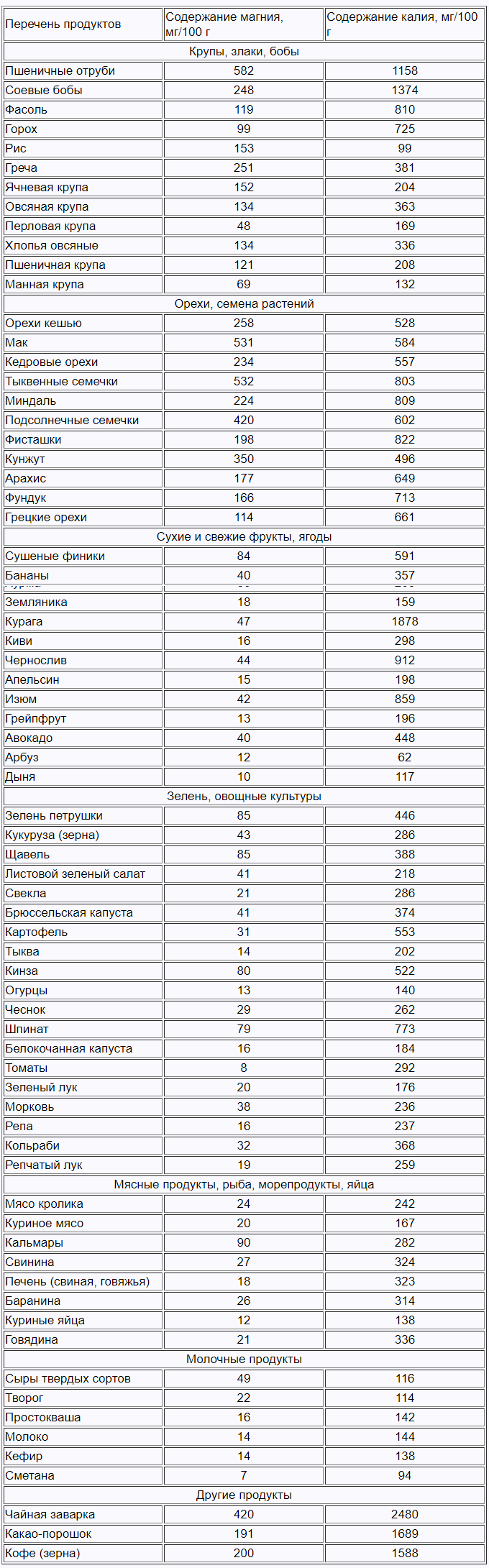
 Один большой банан содержит 37 мг или 9% РСНП (41).
Один большой банан содержит 37 мг или 9% РСНП (41).

 Тело взрослого человека содержит около 25 г магния, около 50–60% которого находится в костях; большая часть того, что остается, находится в мягких тканях, и <1% находится вне клеток (1).
Тело взрослого человека содержит около 25 г магния, около 50–60% которого находится в костях; большая часть того, что остается, находится в мягких тканях, и <1% находится вне клеток (1). Магний с мочой является относительно хорошим индикатором потребления магния, а экскреция с мочой <80 мг / сут указывает на риск дефицита магния (5).
Магний с мочой является относительно хорошим индикатором потребления магния, а экскреция с мочой <80 мг / сут указывает на риск дефицита магния (5). Симптомы обычно слабо выражены или отсутствуют, когда гипомагниемия составляет от 0,5 до 0,7 ммоль / л, но становятся более очевидными и / или тяжелыми, когда уровень магния в сыворотке падает ниже 0,5 ммоль / л (4).
Симптомы обычно слабо выражены или отсутствуют, когда гипомагниемия составляет от 0,5 до 0,7 ммоль / л, но становятся более очевидными и / или тяжелыми, когда уровень магния в сыворотке падает ниже 0,5 ммоль / л (4).
 Снижение всасывания магния связано с рядом клинических нарушений. Как и при большинстве заболеваний кишечника, включая острую или хроническую диарею, гастрит, колит, мальабсорбцию и стеаторею, а также операции по шунтированию тонкой кишки, потери магния как из верхних, так и из нижних отделов желудочно-кишечного тракта могут вызвать гипомагниемию и являются обычным явлением, когда кишечные секреты реабсорбируются не полностью ( 4).
Снижение всасывания магния связано с рядом клинических нарушений. Как и при большинстве заболеваний кишечника, включая острую или хроническую диарею, гастрит, колит, мальабсорбцию и стеаторею, а также операции по шунтированию тонкой кишки, потери магния как из верхних, так и из нижних отделов желудочно-кишечного тракта могут вызвать гипомагниемию и являются обычным явлением, когда кишечные секреты реабсорбируются не полностью ( 4).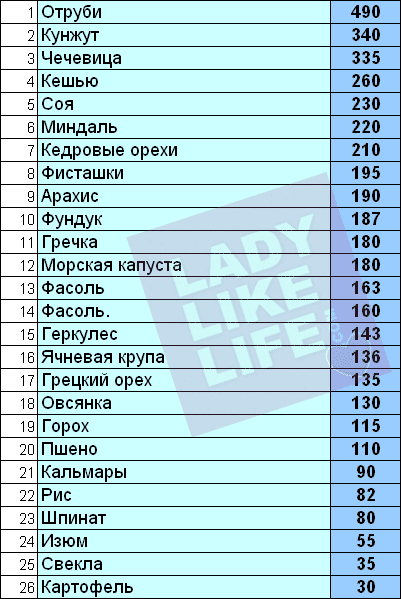 Уровни магния в сыворотке следует определять наряду с измерениями сывороточного натрия, калия и кальция у пациентов.Неинвазивным методом определения уровня магния является анализ экскреции магния с мочой. Поскольку почечная экскреция магния снижается в ответ на дефицит (т.е. почки удерживают больше магния, когда запасы низки), это важный параметр наряду с магнием в сыворотке для оценки статуса магния (9).
Уровни магния в сыворотке следует определять наряду с измерениями сывороточного натрия, калия и кальция у пациентов.Неинвазивным методом определения уровня магния является анализ экскреции магния с мочой. Поскольку почечная экскреция магния снижается в ответ на дефицит (т.е. почки удерживают больше магния, когда запасы низки), это важный параметр наряду с магнием в сыворотке для оценки статуса магния (9).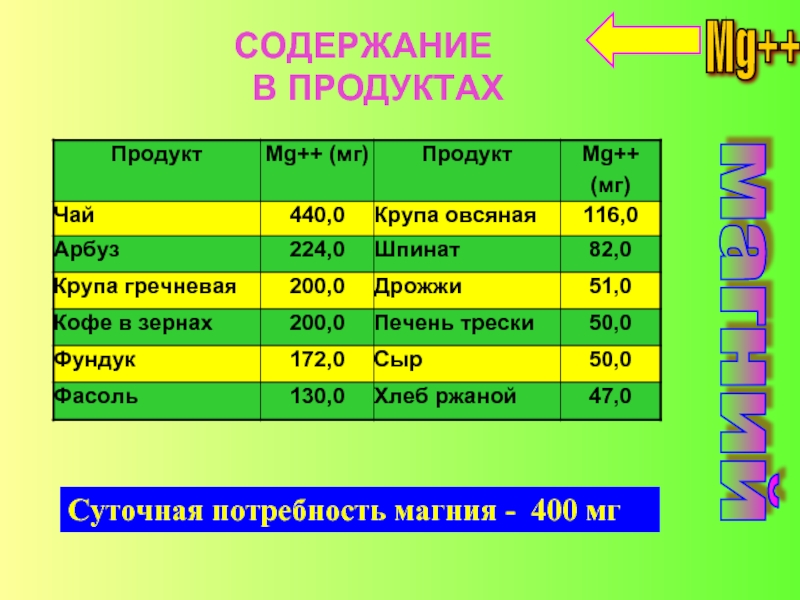 Однако очень большие дозы магнийсодержащих слабительных и антацидов (обычно обеспечивающих> 5 г / день магния) были связаны с токсичностью магния (уровни магния в сыворотке от 5 до 5%).От 2 до 9,7 ммоль / л) из-за чрезмерного перорального приема (1).
Однако очень большие дозы магнийсодержащих слабительных и антацидов (обычно обеспечивающих> 5 г / день магния) были связаны с токсичностью магния (уровни магния в сыворотке от 5 до 5%).От 2 до 9,7 ммоль / л) из-за чрезмерного перорального приема (1). Первостепенное значение имеют несколько белков, критических для гомеостаза магния. К ним относятся переносчики, такие как меластатин типа 7 с переходным рецепторным потенциалом, переносчик магния 1 и член 1 семейства растворенных носителей 41. Тканеспецифические переносчики, переходный рецепторный потенциал меластатина типа 6 (почки, толстая кишка), циклин M2 (почки) и циклин M4. также были идентифицированы (2,6).
Первостепенное значение имеют несколько белков, критических для гомеостаза магния. К ним относятся переносчики, такие как меластатин типа 7 с переходным рецепторным потенциалом, переносчик магния 1 и член 1 семейства растворенных носителей 41. Тканеспецифические переносчики, переходный рецепторный потенциал меластатина типа 6 (почки, толстая кишка), циклин M2 (почки) и циклин M4. также были идентифицированы (2,6). Выявленные однонуклеотидные полиморфизмы также были связаны с клинически определяемой гипомагниемией, а некоторые — с признаками, связанными с уровнями магния в сыворотке крови, включая функцию почек, глюкозу натощак и минеральную плотность костей (11).
Выявленные однонуклеотидные полиморфизмы также были связаны с клинически определяемой гипомагниемией, а некоторые — с признаками, связанными с уровнями магния в сыворотке крови, включая функцию почек, глюкозу натощак и минеральную плотность костей (11). ред.
ред.









 Многие наслышаны о роли углеводов в организме человека. Известно, что именно они способствуют набору лишней массы тела, поэтому многие диетологи советуют исключить их из рациона либо ограничить употребление. Однако в данном случае речь идет о простых углеводах. Именно они являются спутниками лишнего веса. Другое дело, сложные углеводы, которые не просто можно, а даже нужно ввести в рацион.
Многие наслышаны о роли углеводов в организме человека. Известно, что именно они способствуют набору лишней массы тела, поэтому многие диетологи советуют исключить их из рациона либо ограничить употребление. Однако в данном случае речь идет о простых углеводах. Именно они являются спутниками лишнего веса. Другое дело, сложные углеводы, которые не просто можно, а даже нужно ввести в рацион.




 Простые и сложные углеводы: различия и список продуктов
Простые и сложные углеводы: различия и список продуктов






 Каждый, кто хотя бы раз в жизни вставал на суровую тропу похудения методом диет, знает, что углеводы — самый страшный враг стройной фигуры.
Каждый, кто хотя бы раз в жизни вставал на суровую тропу похудения методом диет, знает, что углеводы — самый страшный враг стройной фигуры.










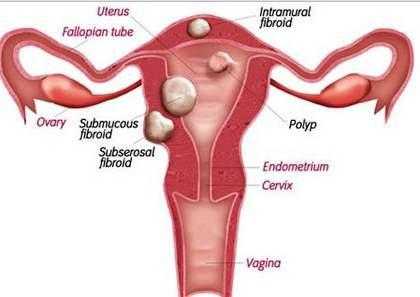









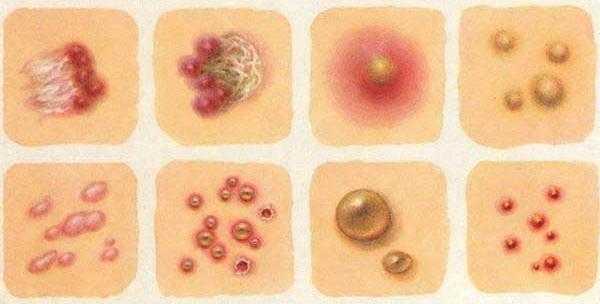
 Истории наших читателей!
Истории наших читателей! 
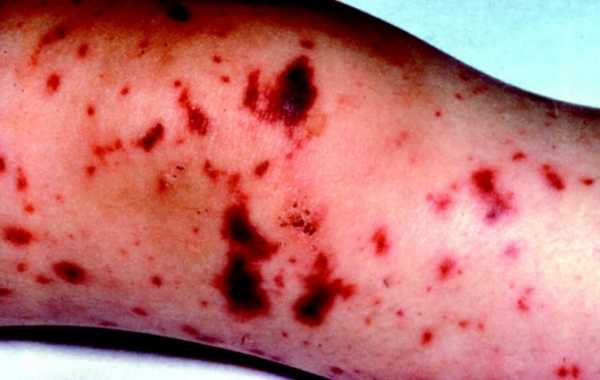

 Почти каждое известное сегодня заболевание может проявляться кожной сыпью. Это неудивительно, ведь кожный покров — самый большой орган человека, поэтому чувствителен к любым патологическим изменениям в организме. Хоть кожная сыпь зачастую имеет набор характерных признаков, однако, одинаковая сыпь в двух случаях может быть следствием разных болезней. Поэтому, чтобы распознать заболевание, необходимо пройти тщательное обследование.
Почти каждое известное сегодня заболевание может проявляться кожной сыпью. Это неудивительно, ведь кожный покров — самый большой орган человека, поэтому чувствителен к любым патологическим изменениям в организме. Хоть кожная сыпь зачастую имеет набор характерных признаков, однако, одинаковая сыпь в двух случаях может быть следствием разных болезней. Поэтому, чтобы распознать заболевание, необходимо пройти тщательное обследование. Папулы. Похожи на узелок, который находится в толще кожи. Образование цельное, не имеет внутренней полости, размер его колеблется от булавочной головки до зерна чечевицы.
Папулы. Похожи на узелок, который находится в толще кожи. Образование цельное, не имеет внутренней полости, размер его колеблется от булавочной головки до зерна чечевицы. Остиофолликулит. Характеризуется мелкими пустулами, внутри которых располагается серовато-белое густое содержимое. Они пронизаны волосом, по периметру — красноватая кайма. Локализуется, как правило, на голове, включая лицо, на конечностях в местах сгиба. Спустя 3–5 дней пустулы высыхают, образуя желто-бурую корочку, которую после замещают пятна с шелушением.
Остиофолликулит. Характеризуется мелкими пустулами, внутри которых располагается серовато-белое густое содержимое. Они пронизаны волосом, по периметру — красноватая кайма. Локализуется, как правило, на голове, включая лицо, на конечностях в местах сгиба. Спустя 3–5 дней пустулы высыхают, образуя желто-бурую корочку, которую после замещают пятна с шелушением. Они могут вызвать покраснение и раздражение на Вашем половом члене или мошонке.
Они могут вызвать покраснение и раздражение на Вашем половом члене или мошонке. Секс может быть неудобным или болезненным. В крайних случаях Вы можете получить трещины или язвы на влагалище или вульве. Если у Вас сильное раздражение, могут быть рези при мочеиспускании.
Секс может быть неудобным или болезненным. В крайних случаях Вы можете получить трещины или язвы на влагалище или вульве. Если у Вас сильное раздражение, могут быть рези при мочеиспускании.
 Инфекция дрожжевого грибка зачастую появляются после приема антибиотиков, поскольку они уничтожают не только возбудителей различных инфекций, но и хорошие бактерии во влагалище – молочнокислые бактерии (Lactobacillus). При изменении микрофлоры влагалища вместо хороших молочнокислых бактерий влагалища размножается грибок.
Инфекция дрожжевого грибка зачастую появляются после приема антибиотиков, поскольку они уничтожают не только возбудителей различных инфекций, но и хорошие бактерии во влагалище – молочнокислые бактерии (Lactobacillus). При изменении микрофлоры влагалища вместо хороших молочнокислых бактерий влагалища размножается грибок.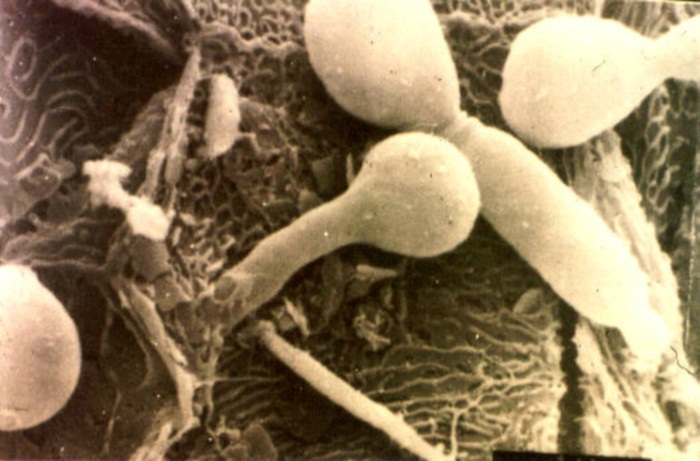 Если кортикостероиды применяются на коже (например, для лечения псориаза), особые меры предосторожности необходимы только в случаях их применения в области наружных половых органов, где они могут негативно повлиять на естественную микрофлору половых органов.
Если кортикостероиды применяются на коже (например, для лечения псориаза), особые меры предосторожности необходимы только в случаях их применения в области наружных половых органов, где они могут негативно повлиять на естественную микрофлору половых органов. Пероральные рецептурные препараты, содержащие активное вещество флуконазол. Если инфекция не запущена, достаточно принять одну капсулу. В наиболее тяжелых случаях можно принимать две капсулы с трехдневным интервалом.
Пероральные рецептурные препараты, содержащие активное вещество флуконазол. Если инфекция не запущена, достаточно принять одну капсулу. В наиболее тяжелых случаях можно принимать две капсулы с трехдневным интервалом.
 Термин «кандидоз» подразумевает патологический процесс, основу которого составляет избыточный рост Candida первично в желудочно-кишечном тракте и вторично — в других областях (на слизистой оболочке гениталий, бронхов, в паренхиматозных органах).
Термин «кандидоз» подразумевает патологический процесс, основу которого составляет избыточный рост Candida первично в желудочно-кишечном тракте и вторично — в других областях (на слизистой оболочке гениталий, бронхов, в паренхиматозных органах).


 Практически каждая женщина сталкивалась с таким заболеванием, а некоторые признаки кандидоза беспокоят постоянно. Чаще всего встречается у женщин репродуктивного возраста, но может возникать у девочек
Практически каждая женщина сталкивалась с таким заболеванием, а некоторые признаки кандидоза беспокоят постоянно. Чаще всего встречается у женщин репродуктивного возраста, но может возникать у девочек Длительно существующий, он может приводить к поражению других органов, чаще всего мочеиспускательного канала, мочевого пузыря и почек. В особо тяжелых случаях прогрессирующее заболевание может поражать репродуктивные органы, что приводит к бесплодию, как у мужчин, так и у женщин. Но наибольшую опасность кандидоз представляет для беременных женщин, т.к. очень высок риск поражения плода.
Длительно существующий, он может приводить к поражению других органов, чаще всего мочеиспускательного канала, мочевого пузыря и почек. В особо тяжелых случаях прогрессирующее заболевание может поражать репродуктивные органы, что приводит к бесплодию, как у мужчин, так и у женщин. Но наибольшую опасность кандидоз представляет для беременных женщин, т.к. очень высок риск поражения плода.
 Рекомендуется ношение хлопчатобумажного белья, дышащей и свободной повседневной одежды.
Рекомендуется ношение хлопчатобумажного белья, дышащей и свободной повседневной одежды. Но иногда может произойти разрастание, и тогда возникают проблемы. «Все, что может сбросить окружающую среду вашего влагалища, может вызвать дрожжевые инфекции, будь то лекарства, избыточная влажность, презервативы, ВМС или даже тампоны», — говорит Анжелика Мейсон, практикующая семейная медсестра в университетской больнице Ганеман в Филадельфии. Другие распространенные причины: спринцевание , использование вагинальных продуктов, содержащих химикаты для ароматизаторов , свисание в мокрой или потной одежде и купальных костюмах , а также нижнее белье, которое слишком туго.
Но иногда может произойти разрастание, и тогда возникают проблемы. «Все, что может сбросить окружающую среду вашего влагалища, может вызвать дрожжевые инфекции, будь то лекарства, избыточная влажность, презервативы, ВМС или даже тампоны», — говорит Анжелика Мейсон, практикующая семейная медсестра в университетской больнице Ганеман в Филадельфии. Другие распространенные причины: спринцевание , использование вагинальных продуктов, содержащих химикаты для ароматизаторов , свисание в мокрой или потной одежде и купальных костюмах , а также нижнее белье, которое слишком туго.
 Когда вы испытываете это, вы, скорее всего, заметите другие симптомы, в том числе покраснение и отек в вульве, сообщает Кливлендская клиника .
Когда вы испытываете это, вы, скорее всего, заметите другие симптомы, в том числе покраснение и отек в вульве, сообщает Кливлендская клиника . Из-за этого, Мейсон говорит, что они могут испытывать зуд или жжение, покраснение и небольшие белые пятна на коже. Если это произойдет, ему также нужно будет увидеть документ, чтобы его можно было лечить безрецептурными противогрибковыми препаратами.
Из-за этого, Мейсон говорит, что они могут испытывать зуд или жжение, покраснение и небольшие белые пятна на коже. Если это произойдет, ему также нужно будет увидеть документ, чтобы его можно было лечить безрецептурными противогрибковыми препаратами.





 Заболевание вызывает значительный дискомфорт, влияет на самочувствие и отрицательно сказывается на половой жизни.
Заболевание вызывает значительный дискомфорт, влияет на самочувствие и отрицательно сказывается на половой жизни. Важное значение имеют некоторые гинекологические (бактериальный вагиноз, воспалительные процессы в женской половой системе) и сопутствующие заболевания (сахарный диабет, кандидоз и дисбактериоз кишечника и др.). Нередко развитие молочницы после длительного приёма антибиотиков, гормонов, иммуносупрессоров.
Важное значение имеют некоторые гинекологические (бактериальный вагиноз, воспалительные процессы в женской половой системе) и сопутствующие заболевания (сахарный диабет, кандидоз и дисбактериоз кишечника и др.). Нередко развитие молочницы после длительного приёма антибиотиков, гормонов, иммуносупрессоров. Сегодня существует множество лекарств для борьбы с кандидозом: средства для приема внутрь, крем, вагинальные таблетки, свечи от молочницы. Среди наиболее популярных препаратов при вагинальном кандидозе флукостат, флуконазол (пероральные таблетки), клотримазол (вагинальные таблетки или крем), пимафуцин (свечи) и множество других лекарств. Подобрать оптимальную для Вас схему лечения должен врач.
Сегодня существует множество лекарств для борьбы с кандидозом: средства для приема внутрь, крем, вагинальные таблетки, свечи от молочницы. Среди наиболее популярных препаратов при вагинальном кандидозе флукостат, флуконазол (пероральные таблетки), клотримазол (вагинальные таблетки или крем), пимафуцин (свечи) и множество других лекарств. Подобрать оптимальную для Вас схему лечения должен врач. Необходимо соблюдать личную гигиену, поддерживать иммунитет, избегать стрессовых ситуаций.
Необходимо соблюдать личную гигиену, поддерживать иммунитет, избегать стрессовых ситуаций.


 Вагинит, грибковый. В: Клинический советник Ферри, 2019. Филадельфия, Пенсильвания: Эльзевьер; 2019. https://www.clinicalkey.com. Доступ 26 августа 2018 г.
Вагинит, грибковый. В: Клинический советник Ферри, 2019. Филадельфия, Пенсильвания: Эльзевьер; 2019. https://www.clinicalkey.com. Доступ 26 августа 2018 г. https://www.clinicalkey.com. Доступ 26 августа 2018 г.
https://www.clinicalkey.com. Доступ 26 августа 2018 г. В более тяжелых случаях это может занять до 2 недель.
В более тяжелых случаях это может занять до 2 недель. Это приводит к чрезмерному росту дрожжевых грибков, что вызывает симптомы вагинальных дрожжевых инфекций.
Это приводит к чрезмерному росту дрожжевых грибков, что вызывает симптомы вагинальных дрожжевых инфекций. Эти клетки отправляются в лабораторию для исследования. Лабораторные анализы обычно назначают женщинам, которые регулярно болеют дрожжевыми инфекциями, или для инфекций, которые не проходят.
Эти клетки отправляются в лабораторию для исследования. Лабораторные анализы обычно назначают женщинам, которые регулярно болеют дрожжевыми инфекциями, или для инфекций, которые не проходят.
 Не забудьте использовать барьерные методы, такие как презервативы, во время полового акта, если вы подозреваете, что у кого-то из вас есть грибковая инфекция. Обсудите со своим врачом все варианты лечения дрожжевой инфекции.
Не забудьте использовать барьерные методы, такие как презервативы, во время полового акта, если вы подозреваете, что у кого-то из вас есть грибковая инфекция. Обсудите со своим врачом все варианты лечения дрожжевой инфекции.

 Дрожжевые инфекции также могут быть представлены в других складках кожи, например, под мышками.
Дрожжевые инфекции также могут быть представлены в других складках кожи, например, под мышками.
 Очень важно лечить дрожжевую инфекцию на ранней стадии, особенно если вы беременны, чтобы предотвратить подобные осложнения.
Очень важно лечить дрожжевую инфекцию на ранней стадии, особенно если вы беременны, чтобы предотвратить подобные осложнения.
 Вагинальный половой акт, а также проникновение через секс-игрушки и пальцы могут заносить бактерии.
Вагинальный половой акт, а также проникновение через секс-игрушки и пальцы могут заносить бактерии. Это может затруднить различение двух инфекций. Но в то время как вагинальная дрожжевая инфекция не вызывает долгосрочных осложнений, невылеченный БВ может.
Это может затруднить различение двух инфекций. Но в то время как вагинальная дрожжевая инфекция не вызывает долгосрочных осложнений, невылеченный БВ может. Эти продукты на растительной основе могут быть мощными, но до сих пор ни одно исследование не показало, что эфирные масла работают лучше при дрожжевых инфекциях, чем обычные методы.
Эти продукты на растительной основе могут быть мощными, но до сих пор ни одно исследование не показало, что эфирные масла работают лучше при дрожжевых инфекциях, чем обычные методы.
 Но вагинальные дрожжевые инфекции очень распространены у женщин. Подсчитано, что 75% женщин будут иметь хотя бы одну дрожжевую инфекцию в течение жизни.
Но вагинальные дрожжевые инфекции очень распространены у женщин. Подсчитано, что 75% женщин будут иметь хотя бы одну дрожжевую инфекцию в течение жизни.
 Благодаря этому вам будет легче забеременеть или заразиться венерическим заболеванием. Обязательно прочтите инструкции и предупреждения перед использованием.
Благодаря этому вам будет легче забеременеть или заразиться венерическим заболеванием. Обязательно прочтите инструкции и предупреждения перед использованием. Дрожжевые инфекции могут вызывать сильное раздражение и дискомфорт.
Дрожжевые инфекции могут вызывать сильное раздражение и дискомфорт. Они могут вызвать покраснение и раздражение полового члена или мошонки.
Они могут вызвать покраснение и раздражение полового члена или мошонки. В крайних случаях на влагалище или вульве могут появиться трещины или язвы. Если у вас сильное раздражение, оно может жалить, когда вы писаете.
В крайних случаях на влагалище или вульве могут появиться трещины или язвы. Если у вас сильное раздражение, оно может жалить, когда вы писаете. В некоторых лекарствах, которые вы используете во влагалище, содержится масло, которое может вызвать разрыв презерватива.
В некоторых лекарствах, которые вы используете во влагалище, содержится масло, которое может вызвать разрыв презерватива.
 Есть несколько типов вагинита, каждый со схожими симптомами, но вагинальные дрожжевые инфекции являются одними из самых распространенных.
Есть несколько типов вагинита, каждый со схожими симптомами, но вагинальные дрожжевые инфекции являются одними из самых распространенных.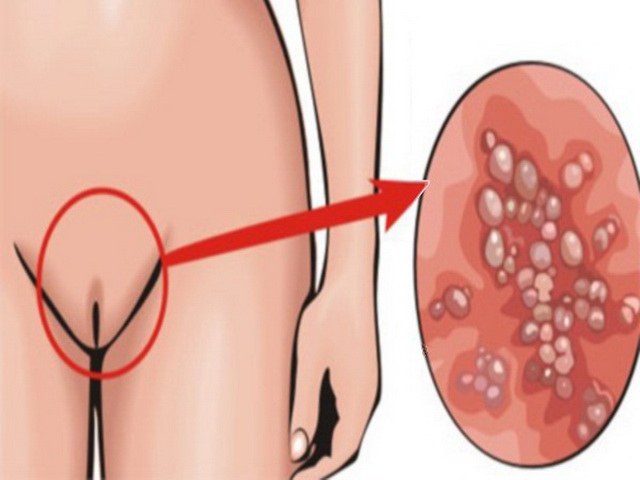

 Политика
Политика

 Плохое питание и недостаток сна также могут увеличить риск.
Плохое питание и недостаток сна также могут увеличить риск.

 2 Поскольку прием антибиотиков может привести к вагинальному кандидозу, принимайте эти лекарства только по назначению и в точном соответствии с указаниями врача. Узнайте больше о том, когда антибиотики работают, а когда их следует избегать.
2 Поскольку прием антибиотиков может привести к вагинальному кандидозу, принимайте эти лекарства только по назначению и в точном соответствии с указаниями врача. Узнайте больше о том, когда антибиотики работают, а когда их следует избегать.


















 Что такое чайный гриб?
Что такое чайный гриб?




 Чтобы гриб не погиб, за ним нужен специальный уход. И нужно знать, как правильно приготовить чайный раствор для напитка.
Чтобы гриб не погиб, за ним нужен специальный уход. И нужно знать, как правильно приготовить чайный раствор для напитка.



 К сожалению, не всем можно употреблять напиток из чайного гриба. Он противопоказан при таких заболеваниях:
К сожалению, не всем можно употреблять напиток из чайного гриба. Он противопоказан при таких заболеваниях:







