Креатинин понижен в крови: основные причины и лечение
Креатинин вполне можно назвать индикатором, позволяющим оценить работу почек. И проведение анализа на определение уровня этого вещества в крови человека – своеобразный тест на качество работы почек в целом.
Особенно большой процент креатинина обнаруживается в мышцах. В небольших количествах вещество находится и в головном мозге. Но если говорить именно о его содержании в крови, то здесь показатели будут зависеть от следующих факторов:
- общего состояния мышечной системы человека;
- качества работы выделительной функции почек.
Что такое креатинин?
Креатинин представляет собой молекулярную структуру, являющуюся продуктом мышечного метаболизма. Выделяется вещество при разрушении белковых соединений. И основное количество креатинина образуется именно в мышцах. Затем с током крови креатинин поступает в почки, где происходит его фильтрация, и вещество становится частью мочи. Почти весь объем креатинина выводится почками.
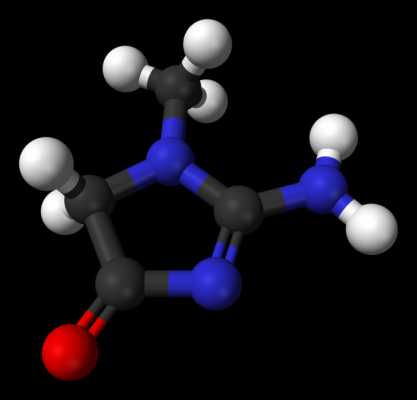
Общее количество вещества в течение суток остается практически неизменным, поскольку мышечная масса человека никаких сильных изменений не претерпевает. И если у человека наблюдается отклонения показателей креатинина крови (увеличение его количества), то речь может идти о проблемах с работой почек.
В отдельных случаях, напротив, наблюдается снижение содержания вещества в крови. Почему это происходит и что это значит? И именно об этом и пойдет сегодня речь.
Креатинин при беременности
Анализ сыворотки крови на креатинин при беременности назначается с целью отслеживания работы почек, вынашивающей ребенка женщины. Но если вне беременности повышенный показатель указывает на проблемы с их работой, то в период гестации он чаще всего бывает понижен.
 Норма креатинина крови у женщин составляет 53-97 мкмоль /л. При беременности (чаще всего в первом и втором триместре) после проведения лабораторного анализа диагностируется его понижения.
Норма креатинина крови у женщин составляет 53-97 мкмоль /л. При беременности (чаще всего в первом и втором триместре) после проведения лабораторного анализа диагностируется его понижения.
Объясняется такое отклонение от нормы значительным увеличением общего объема крови. Почки при этом также работают в более напряженном режиме. Снижение креатинина крови при беременности – это физиологическая норма. И показатели в 35-70 мкмоль/л не являются патологией.
Совет! Если во время беременности женщина плохо набирает вес, либо придерживается вегетарианского меню, то снижение количества вещества может быть не совсем хорошим знаком. И будущей маме будет рекомендовано пересмотреть свой рацион, чтобы набрать необходимый по срокам гестации вес.
Креатинин: детские показатели
Норма креатинина в крови у ребенка во многом зависит от его возраста, а также активности роста и увеличения мышечной массы. У новорожденных деток вследствие повышенной нагрузки, перенесенной малышом в период родов, показатели всегда высокие и сопоставимы с уровнем креатинина у взрослого человека. Значительным уровень креатинина будет и в подростковом возрасте, что обусловлено активным ростом организма.
Возраст | Норма, мкмоль/л |
| От рождения до двух недель | 55-110 |
| От рождения до года | 50-90 (при этом ежемесячно показатель должен снижаться на 5-10 мкмоль/л) |
| От 1 года до 14 лет | 23-65 |
| В 16 лет | У девушек – 50-80 У мальчиков – 60-95 |
Основная причина понижения количества креатинина крови в детском возрасте заключается в уменьшении мышечной массы. Креатинин – побочный продукт, выделяемый при сокращении мышц. Именно поэтому при любых заболеваниях, связанных с существенным снижение объема мышечной массы, диагностируется патологическое понижение его показателей.

Креатинин в крови у женщин: почему может быть понижен
Показатели креатинина в крови женщин зависят от возраста, а также работоспособности почек.
| Возраст | Норма, мкмоль/л |
| До 1 месяца | 27-88 |
| От 1 месяца до 1 года | 18-35 |
| 1-12 лет | 27-62 |
| 12-17 лет | 44-88 |
| Старше 17 | 58-96 |
| Старше 60 | 53-106 |
Почему происходит понижение показателей, точно медики не знают. Но считается, что снижение содержания этого вещества у женщин может быть спровоцировано следующими состояниями:
- строгим соблюдением вегетарианской диеты;
- нехваткой веса;
- беременностью;
- приемом глюкокортиковых препаратов.
Креатинин у мужчин
Почки не могут отфильтровывать все поступившее в них вещество, поскольку выделение креатинина в кровь не прекращается ни на секунду. При этом плазма крови мужчин содержит стабильные показатели вещества, напрямую зависящие от возрастных показателей, особенностей мышечной активности и типа питания.
 Для получения более точных показателей при расшифровке лабораторных анализов желательно соблюдать следующие правила:
Для получения более точных показателей при расшифровке лабораторных анализов желательно соблюдать следующие правила:
- забор крови должен проводиться исключительно утром на голодный желудок;
- перед посещением лаборатории рекомендуется полностью воздержаться мышечных нагрузок, а также избегать перегрева либо переохлаждения;
- за сутки до забора материала нужно исключить из рациона пищу богатую белками;
- в это же время надо отказаться от употребления кофе либо слишком крепкого чая.
Нормы креатина у мужчин представлены в таблице.
| Возраст | Норма, мкмоль/л |
| До 1 месяца | 27-88 |
| От 1 месяца до 1 года | 18-35 |
| 1-12 лет | 27-62 |
| 12-17 лет | 44-88 |
| Старше 17 | 74-110 |
| Старше 60 | 72-127 |
Совет! У мужчин уровень креатинина крови несколько выше, чем у женщин. Объясняется это ведением несколько иного образа жизни, а также различием работы органов и систем.
Большое влияние на показатели у мужчин оказывают и возрастные характеристики. Многие из них регулярно посещают спортивные залы, принимают допинговые средства, усиливающие работоспособность мышечной системы.
Частые причины
Причинами понижения уровня вещества в организме у мужчин могут быть:
- снижение общего объема мышечной массы, спровоцированное различными заболеваниями;
- при поддержании низкобелковой диеты;
- при тяжелых поражениях печени;
- при выраженных нарушениях функции почек;
- развитие раковой опухоли;
- шоковое состояние;
- плохое поступление крови к почкам;
- перекрытие мочевыводящих путей;
- развитие сердечной недостаточности;
- сильное обезвоживание организма;
- цирроз печени.
Общие причины понижения креатинина
Низкий показатель вещества диагностируются относительно нечасто. Причины такого отклонения могут крыться в имеющейся беременности либо в возрасте. Но существуют и вполне объективные причины:

- Резкая потеря мышечной массы, что является следствием развития мышечной дистрофии. Опасность также представляет и травмирование мышц.
- Причины низких показателей могут крыться в развитии тяжелых заболеваний печени, в частности, цирроза.
- Поддерживание вегетарианского типа питания, строгие диеты, полное голодание – еще частые причины снижения показателей креатинина, поскольку в этом случае в организм перестает поступать такой необходимый для него белок.
- Сердечная недостаточность также может сопровождаться пониженными показателями.
- Иногда причины нехватки креатинина – онкологические заболевания, а также инфекционные болезни, для которых характерно плохое питание почек кровью.
- На показатели может оказывать влияние и прием кортикостероидных препаратов.
- Опасность в этом плане представляет и обезвоживание организма, а также нехватка антидиуретического гормона.
Совет! Точные причины позволят установить дополнительные лабораторные исследования.
Как повысить низкий уровень креатинина
Меры, которые можно предпринять для повышения показателей, зависят от установленного диагноза. Но чаще всего рекомендуется заняться наращиванием объема мышечной массы.
Потребуется также отказаться от соблюдения диеты и начать включать в свой рацион как можно больше продуктов, содержащих недостающий человеческому организму белок. Дневное меню в этом случае должно содержать:
- мясо;
- рыбу;
- морепродукты;
- орехи.
Рекомендован также и прием витаминно-минеральных комплексов, способных восстановить дефицит данных веществ. Если причины низкого креатинина – какие-либо заболевания, то потребуется проведение курса необходимой терапии.
analiz-diagnostika.ru
причины, что это значит у женщин и мужчин
На протяжении всей жизни человека все его органы и системы функционируют без перерывов и выходных. Чтобы проверить состояние организма необходимо периодически проходить медицинское обследование, включающее методы лабораторной диагностики. Ежедневную очень серьезную нагрузку в человеческом организме выполняют почки – выводят конечные продукты обменных процессов: азотистые отходы (носящие название «мочевины»), метаболиты белков, мочевой и нуклеиновых кислот.
Оценить качество функциональной деятельности всей мочевыделительной системы возможно с помощью биохимического анализа, который позволяет определить концентрацию креатинина в периферической крови. Метаболит креатин-фосфатной реакции (конечный продукт аминокислотно-белкового обмена) образуется в тканях мышечного аппарата и выделяется в циркулирующую кровь.
Для человеческого организма это вещество имеет очень важное значение, ввиду его участия в энергетическом обмене мышц. После реализации полезного действия креатин-фосфата, он преобразуется в креатинин, который легко удаляют почки вместе с мочой. При избыточном накоплении данного соединения в организме человека начинаются функциональные нарушения. Это явление приводит к токсическому поражению клеток его тканей, изменению нормального кислотно-щелочного баланса биологических жидкостей и метаболизма в органах.
Значительное превышение нормальных параметров требует своевременного использования средств, уменьшающих креатинин. В противном случае его высокий уровень приводит к развитию серьезных патологических процессов в головном мозге, кровеносной и дыхательной системах, которые могут завершиться летальным исходом.
Снижение количества креатинина наблюдается под влиянием различных факторов – голодания, снижения мышечной массы, беременности, применения кортикостероидных препаратов, наличия у пациента сахарного диабета I типа или ХПН (хронической почечной недостаточности). Низкий креатинин в циркулирующей крови часто обусловлен пубертатным периодом, истощением организма, ампутацией конечностей, частичным или полным отказом от продуктов, имеющих животное происхождение.
В этой статье мы хотим предоставить нашим читателям подробную информацию о том, когда нужно проверить концентрацию креатинина в крови, каковы показатели нормы, о необходимости устранения причины его понижения и способах повышения уровня содержания данного соединения.
Допустимое количество
До синтеза в мышечной ткани при участии ферментов путь данного вещества в человеческом организме начинается в паренхиме почек. Далее модификация молекул креатинина происходит в печени, затем он с током крови транспортируется в мышцы – здесь под воздействием энзима креатин-фосфокиназы синтезируется в креатин-фосфат, обеспечивающий сокращение нитевидных структурных частиц мышечной ткани.
Именно в миофибриллах и происходит его разрушение с выделением энергии, которая используется сократительными мышцами, остатка воды, неорганического фосфора и образованием креатинина. Все азотсодержащие вещества считаются беспороговыми – это значит, что они не ре-абсорбируются в организме (не подвергаются обратному всасыванию в кровяном русле), а беспрепятственно полностью удаляются из организма с мочой.

Изменение концентрации креатинина в крови указывает на нарушение клубочковой фильтрации почек, используя специфическое исследование – пробу Реберга, практикующие специалисты могут рассчитать количество плазмы, фильтрующейся в клубочках почечного тельца за единицу времени
Процесс выведения креатинина непрерывен, его колебания в крови незначительны, а допустимая концентрация в крови является постоянной величиной, которая зависит от гендерной принадлежности, возраста, телосложения, образа жизни человека, состояния его гормонального фона, уровня физических нагрузок и пищевых предпочтений.
Референсные значения креатинина у женщин (от 53 до 108 мкмоль/л) отличаются от нормальных показателей у мужчин (от 55 до 123) – это объясняется тем, что представители сильной половины человечества наделены большей мышечной массой. У детей параметры изменяются в зависимости от возраста:
- до 1 года – от 18 до 36 мкмоль/л;
- до 7 лет – от 21 до 76;
- до 14 лет – от 30 до 83;
- до 16 лет – от 51 до 98.
О чем говорит уровень ниже нормы?
В течение суток концентрация конечного продукта аминокислотно-белкового обмена остается стабильной – его выводится столько же, сколько образуется в мышечной ткани. Незначительное понижение креатинина в крови наблюдается при изменениях рациона питания, веса и гормонального статуса.
Резкие колебания показателей наблюдаются:
- При тяжелых патологиях почек (пиело- и гломерулонефрите, мочекаменной болезни, поликистозе, амилоидозе), наносящих организму человека серьезный вред и провоцирующих появление ХПН. Для уточнения заболевания, которое приводит к тому, что креатинин в крови значительно снижен, пациенту необходимо пройти комплексное обследование.
- При нарушении обменных процессов – этому явлению могут способствовать изменение функциональной деятельности щитовидной железы, гипофиза, надпочечных и половых желез. Большое количество жиров, которые содержат молочные и мясные продукты подавляют иммунную и другие жизненно важные системы – после пересмотра рациона питания расстройство метаболизма проходит.
- При истощении ресурсов энергии – постоянные чрезмерные физические нагрузки приводят к тому, что энергетические запасы человеческого организма исчерпываются. Снизить параметры креатинина может уменьшение массы тела и белковых запасов, пополнение которых происходит в мышечной ткани.
- При прогрессирующей мышечной дистрофии, обусловленной несоответствием потерей энергии и питательной ценностью продуктов либо атрофией мышечных волокон после потери трудоспособности – при неизлечимых хронических патологических процессах или после перенесенного инсульта.
- При длительном применении синтетических аналогов эндогенных гормонов коры надпочечников (глюкокортикостероидов) – их воздействие на человеческий организм способствует подавлению некоторых метаболических процессов.
- При бесконтрольном использовании медикаментов с выраженным токсическим эффектом – ртутных соединений, сульфаниламидных и антибактериальных средств, барбитуратов, тиазидовых мочегонных препаратов.

Пониженный креатинин в крови у женщины, вынашивающей ребенка, не должен вызывать излишних волнений – изменение количества фермента в период гестации считается нормой
Изменение показателей элемента остаточного азота может быть связано со следующими специфическими причинами:
- половой принадлежностью – в женском организме наблюдается повышенный уровень эстрогенов, которые оказывают влияние на метаболизм белков;
- беременностью – уменьшение количества креатинина характерно для I триместра, в этот период в организме женщины происходит перестройка гормонального фона, а энергетические ресурсы тратятся на формирование органов будущего младенца;
- врожденными патологиями – наличие у ребенка пороков сердца, сахарного диабета, различных хронических инфекций способствует снижению важных биологически активных веществ;
- мальабсорбцией – нарушением процесса всасывания креатинина стенками кишечника;
- циррозом или некрозом печени – эти патологии приводят к отмиранию гепатоцитов и снижению синтеза вещества из поступающих с продуктами питания белков;
- слабой сократительной способностью сердечной мышцы;
- онкологическими заболеваниями, для которых характерно уменьшение мышечной массы и, следовательно, количества креатинина в крови;
- инвалидностью (чаще всего с отсутствием нижних конечностей) – это явление объясняется дефицитом мышечной ткани и недостаточной физической активностью;
- пагубными привычками (курением и злоупотреблением спиртными напитками), неправильным образом жизни и плохим питанием – эти факторы провоцируют нарушение функции важных систем человеческого организма.
Анорексия (преднамеренное расстройство приема пищи) характеризуется истощением организма, которое связано с отсутствием поступления в организм человека белка, важных витаминов и микроэлементов – при этом патологическом состоянии требуется немедленное вмешательство медицинских специалистов, в противном случае существует угроза летального исхода .
Симптоматика
Специфических проявлений дефицита данного фермента не существует – они напрямую связаны с изменением состояния здоровья человеческого организма. Именно поэтому при изменениях показателей важного продукта метаболизма практикующие специалисты учитывают наличие у пациента:
- признаков нарушения функции кишечника – несварения пищи, диспепсии;
- чувства тяжести и боли в области правого подреберья;
- упадка сил неустановленной этиологии;
- снижения активной деятельности;
- видимой потери веса;
- перенесенных травм;
- чрезмерного психоэмоционального напряжения;
- болезненных ощущений в сердце.
Пациенту необходимо пройти дополнительные диагностические исследования, по их результатам назначаются адекватные лечебные мероприятия.
Почему креатинин в крови беременных женщин понижен?
Период вынашивания ребенка характеризуется изменением референсных значений многих биохимических параметров. У будущих мам увеличивается общий объем крови, в связи с этим явлением повышается нагрузка на почки – в течение суток они фильтруют более 150 л биологической жидкости. Нормальной концентрацией креатинина в крови при беременности считаются показатели от 37 до 76 мкмоль/л.

Если у будущей мамы наблюдается дефицит массы тела, акушер-гинеколог может заподозрить, что причиной понижения креатинина является недостаточное количество белка (очень важного элемента формирования мышечной ткани плода) в рационе питания
Как повысить?
Лечебные мероприятия зависят от причин, которые повлияли на понижение его показателей. Быстро нормализовать концентрацию креатинина можно с помощью народных средств:
- измельчить в кофемолке семена льна и корни окопника, добавить мед в пропорции 3:1, хорошо перемешать и принимать 3 раза в день после еды с чаем;
- 1 ч. л. цветочной пыльцы растворить в 200 мл кипяченой воды, принимать 2 раза по 1 ст. л.;
- из ягод барбариса (их можно купить в аптечной сети) приготовить настой и принимать его по 80 мл 2 раза до еды.
Значительную роль играет рациональное питание – ежедневно в меню должны присутствовать продукты, которые содержат белок:
- мясо и рыба;
- гречневая, рисовая и манна крупа;
- грибы;
- грецкие орехи и арахис;
- курага;
- бананы;
- картофель;
- киви;
- свиная печень;
- куриные яйца;
- макаронные изделия высшего сорта;
- бобовые и морепродукты.
Особое внимание необходимо уделить лечению основного патологического процесса, увеличению физических нагрузок для наращивания мышечной массы, соблюдению режима сна, употреблению достаточного количества жидкости (не менее 1,5 л в день) и приему витаминно-минеральных комплексов.
В завершении всего вышесказанного хочется еще раз подчеркнуть, что креатинин считается важным параметром обследования пациента, который являться предвестником различных серьезных патологических процессов. Установить причины его изменения – это дело квалифицированных специалистов! Своевременное диагностирование заболеваний и соответствующие лечебно-профилактические мероприятия помогут избежать возникновения серьезных осложнений.
apkhleb.ru
причины, что это значит, снижен, нормы
Химическое исследование крови — это анализ, который позволяет оценить состояние здоровья пациента и выявить возможные заболевания. В лаборатории оцениваются десятки показателей состава крови и один из них креатинин (Crea). Что же значит, когда ваш анализ показал отклонения от нормы? Креатинин в крови понижен причины. Что значит, этот диагноз, и о каких сбоях в организме он сигнализирует.
Зачем нужен анализ
Креатинин образуется в мышечной ткани человеческого тела. Это конечный продукт белкового обмена. Само вещество нашему организму не нужно и должно выводиться почками вместе с мочой. Исследование на предмет содержания креатинина в крови врачами проводится для того чтобы оценить функцию почек и состояние мышечной ткани. Эти две системы непосредственно задействованы в производстве и выводе креатинина.
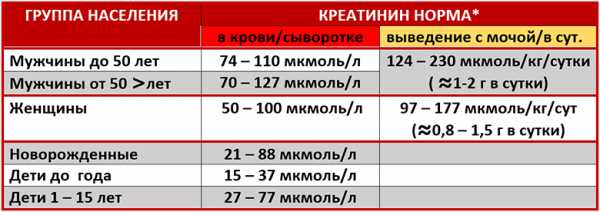
Нормы креатинина в крови составляют:
| Пол | Средние нормы |
|---|---|
| Женщины | 56-94 мкмоль/л |
| Мужчины | 79-116 мкмоль/л |
Показатель количества этого вещества в крови в течение суток остается стабильным. Что это значит? Его должно выводиться ровно столько, сколько образуется в мышцах.Вещество токсично для организма и его превышение в крови ведет к интоксикации. О чем же говорит снижение креатинина?
Низкий уровень при беременности
Во время вынашивания ребенка многие показатели биохимического анализа показывают отклонения. У будущих мам снижение уровня у креатинина в крови наблюдается вплоть до третьего триместра. Это обусловлено увеличением общего объема крови и напряженной работой почек. Нормальный уровень креатинина у беременных женщин составляет 34-71 мкмоль/л.
Однако если у будущей мамы недостаток веса, врачи могут заподозрить понижение креатинина от недостатка белковой пищи в рационе. Белок очень важен для будущих мам и их еще не родившихся малышей. Он является строителем мышечной ткани и при его недостатке ребенок может родиться слабым и с низким весом.
Низкий уровень при диетах
Сегодня многие женщины и мужчины стараются отказываться от животной пищи. Вегетарианство набирает популярность в нашей стране. Однако растительная пища не может обеспечить организм необходимым белком. По этой причине у вегетарианцев всегда низкий креатинин в крови от недостатка белка в организме.
Если уровень креатинина в крови (Crea) понижен критически, врачи рекомендуют пациентам отказаться от строгой диеты и скорректировать питание в пользу употребления белковой пищи. Недостаток белка в организме грозит ослаблением мышечной системы, в том числе и сердечной мышцы. Это грозит развитием различных заболеваний.
Снижение физической активности
Снижение у креатинина в крови может происходить пропорционально уменьшению физической активности. Так у людей, долгое время соблюдающих постельный режим наблюдаются низкие показатели креатинина в крови.
Это отклонение чаще всего временное и уровень нормализуется при возвращении к обычному образу жизни.
Также низкий уровень креатинина может возникать при повреждениях мышц, врожденных патологиях мышечной ткани и у пожилых людей. Все эти изменения не считаются опасными для жизни, но могут требовать корректировки физической активности и питания.
Патологическое снижение
Несмотря на то, что когда уровень креатинина в крови понижен причины чаще всего являются физиологическими, при отсутствии явных причин врачи могут заподозрить патологические изменения. Креатинин понижен возможные причины:
- Нарушение работы кишечника. Белок попадает к нам в организм с пищей и если кишечник работает неправильно, это вещество может просто не всасываться его стенками, эта патология может вызвать понижение у креатинина в крови. В этом случае пациенту назначаются дополнительные диагностические процедуры и адекватная терапия.
- Нарушения работы печени. Креатинин это продукт распада белка под названием креатин. Это вещество синтезируется в печени из собственных белков организма и поступающих с пищей. Если у пациента наблюдаются серьезные нарушения работы печени, связанные с отмиранием ткани, креатин просто не может синтезироваться ею в достаточном количестве и показатель в крови значительно понижен. Такая картина чаще всего наблюдается на поздней стадии цирроза и некроза печени.
- Сердечная недостаточность. Оценка показателей креатинина в крови проводится всем пациентам с подозрением на сердечную недостаточность. При слабом сокращении сердечной мышцы уровень креатинина падает.
- Онкологические болезни. В некоторых случаях при развитии опухоли наблюдается снижение мышечной массы, а значит и креатинина в крови. Однако к ранней диагностике онкологии этот анализ отнести нельзя.
- Инвалидность. Часто у пациентов с отсутствием нижних конечностей наблюдается пониженный креатинин в крови. Это объясняется недостатком мышечной ткани и отсутствием нормальной физической активности.
- Истощение организма. При полном истощении организма в кровь не поступают жизненно важные витамины и микроэлементы, в том числе и белок. Истощение может развиваться от длительного голодания и при тяжелых длительных заболеваниях. При анорексии также присутствуют явные признаки истощения, которые несут смертельную угрозу для человека. Это состояние требует немедленного вмешательства специалистов, ведь каждый потерянный день уменьшает шанс на выздоровление.
Если снижен у ребенка
Сыворотка крови у детей исследуется при рождении и по особым показаниям врача. У новорожденных детей уровень креатинина всегда высокий, это обусловлено сильным напряжением мышц при прохождении через родовые пути. Начиная с первого месяца жизни, норма этого вещества в крови у детей рассчитывается в соответствии с возрастом, если у ребенка происходит повышение креатинина, это чаще всего может означать о скачке роста.
Такое явление наблюдается в подростковом возрасте. Но если причиной повышения стало неправильное питание, врачи могут посоветовать родителям пересмотреть детское меню в пользу увеличения в рационе овощей и фруктов, которое может понизить показатели. Это поможет снизить креатинин до нормальных показателей.
А вот снижение уровня у креатинина (Crea) в крови ребенка без патологий означает уменьшение мышечной массы тела. Это может происходить в результате инфекционных заболеваний или от неправильного питания. Корректирующая терапия для детей назначается врачом после полного обследования на предмет патологии.
Когда нужно обратиться к врачу
Итак, низкий ваш креатинин может быть вызван как физиологическими, так и патологическими причинами. Важно своевременно обращаться к врачу при следующих признаках:
- Нарушение работы кишечника.
- Боль и тяжесть в правом подреберье.
- Боли в сердце.
- Общая слабость.
- Инфекционные заболевания.
- Травмы.
- Шоковые состояния.
Многие пациенты не придают должного значения снижению данного вещества, но на самом деле этот показатель может говорить о развивающихся патологиях, которые могут вылиться в серьезные заболевания. Помните, что наш организм это отлаженный механизм. Сбой в любом процессе ведет к нарушению всей работы организма. Поэтому важно тщательно следить, чтобы все органы полностью выполняли свои функции, а это возможно только при правильном питании и адекватных физических нагрузках. Ведите здоровый образ жизни, и вы избежите многих болезней.
Вконтакте
Google+
Одноклассники
krov.expert
Креатинин понижен в крови: причины, что это значит?
Биохимический анализ мочи и крови на уровень креатинина – это распространенное медицинское исследование, которое позволяет врачам судить об общем состоянии здоровья человека и отдельных органов: если креатинин понижен или повышен, то определенные обменные процессы в организме пациента происходят неправильно.
Изменение уровня креатинина может быть спровоцировано целым рядом причин, от неправильного питания до атрофии мышечных тканей.
Расшифровка результатов анализа на креатинин – это непростая задача даже для профессионального врача.
Что такое креатинин?
Креатинин – это особое молекулярное соединение, которое образуется в мышечных тканях.
С пищей в организм поступают различные питательные вещества, которые выполняют разнообразные функции в организме человека.
Белковая пища (мясные продукты, бобовые, орехи) – основной строительный материал для мышечной массы и источник энергии. Белки расщепляются до аминокислот и направляются в почки и печень.
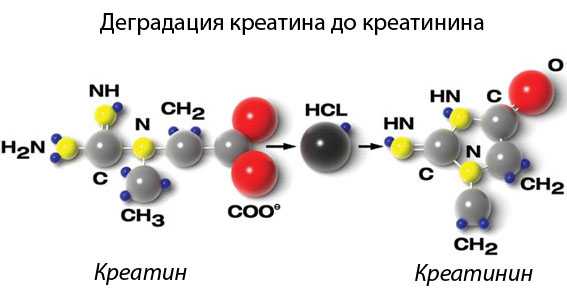
Далее аминокислоты преобразуются в креатинфосфат и поступают в мышечную ткань.
Именно креатинфосфат является основным источником силы мышц: в результате расщепления этого соединения образуется большое количество энергии и побочный продукт, креатинин. За счет полученной энергии происходит сокращение мышц, а креатинин просто выводится в кровь.
Поскольку никакой дальнейшей полезной функции для организма креатинин не выполняет, он отфильтровывается в почках и выводится вместе с мочой.
Мышечные сокращения происходят в организме постоянно и, соответственно, постоянно образуется креатинин.
Именно поэтому концентрация этого вещества в крови и моче позволяет судить о качестве работы почек: если правильная фильтрация нарушена, то креатинин в крови накапливается и анализ выдает превышение допустимой нормы.
Причины пониженного креатинина чаще спровоцированы процессом его образования: недостаточная выработка этого вещества свидетельствует о сниженной мышечной активности.
Как проходит анализ?
Исследовать уровень креатинина в организме можно с помощью анализа крови и анализа мочи. Кровь для анализа берется из вены, желательно натощак.
Особой подготовки к забору биоматериала не требуется. Рекомендуется соблюдать умеренную диету за 1-2 дня до анализа: исключить спиртные напитки, не злоупотреблять богатой белками пищей, избегать повышенных физических нагрузок.
Если вы принимаете какие-либо медикаменты, то обязательно проинформируйте об этом врача. Некоторые препараты, особенно направленные на коррекцию работы мочевыделительной системы, могут исказить результаты анализа.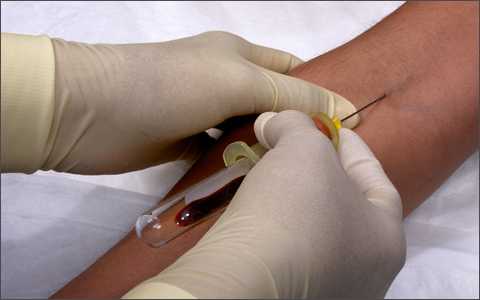
Врач либо примет решение о временной отмене препарата, либо будет учитывать медикаментозное лечение во время расшифровки анализа.
Анализ мочи на креатинин сдать несколько хлопотнее, поскольку, в отличие от классического анализа на биохимию, данное исследование предполагает измерение среднесуточных показателей и клиренса (способности почек очищать кровь от креатинина).
Потребуется собирать мочу в течение суток, а затем предоставить в лабораторию небольшое количество полученной жидкости.
Как правило, рекомендуется запастись большим стерильным или начисто вымытым с мылом контейнером и сливать в него мочу в течение суток. Начинать забор лучше с утра, за исключением первого мочеиспускания.
Хранить мочу необходимо в темном прохладном месте с соблюдением строгих правил гигиены: если в контейнер попадут посторонняя жидкость или грязь, то результаты анализа могут оказаться недостоверными.
За 1-2 дня до сдачи анализа рекомендуется употреблять белковую пищу в умеренных количествах и ограничить физические нагрузки.
Необходимо полностью исключить алкоголь и проконсультироваться с врачом по поводу приема медикаментов.
В день сдачи анализа лучше не употреблять фруктов и овощей, которые могут изменить цвет мочи (свекла, морковь и пр.)
Расшифровка результатов
Уровень креатинина в крови зависит, в первую очередь, от объема мышечной массы, поэтому предельно допустимое содержание этого вещества разное для женщин и мужчин.
Для сильной половины человечества нормой считается 75 – 110 микромолль на литр. В крови у женщин должно содержаться несколько меньше – 45 – 80 мкмолль/л. У детей нормы содержания креатинина зависят от возраста.
В большинстве лабораторий к результатам анализа прикрепляют аннотацию с референсными значениями, по которым можно самостоятельно оценить, находятся ли ваши показатели в пределах нормы.
Но просто знания коридора допустимых значений недостаточно, чтобы оценить состояние здоровья, а тем более установить причины нарушения баланса.
Как было сказано выше, уровень креатинина во многом зависит от объема мышечной массы. Поэтому у спортсменов, бодибилдеров и просто людей с развитой мускулатурой норма может несколько отличаться.
Причины повышения уровня креатинина в таком случае – естественные процессы в мышечных тканях.
Аналогичным образом результаты анализа тех, кто активно наращивают мышечную массу (например, усиленно занимаются в тренажерном зале), могут несколько разниться с допустимыми показателями.
Немаловажное значение имеет и диета. У вегетарианцев, приверженцев голодания и людей, которые по каким-либо иным причинам соблюдают низкобелковую диету, уровень креатинина в крови может быть несколько ниже. При этом функциональность органов, в т. ч. почек, не играет тут никакой роли.
Гормональные изменения могут сказаться на уровне креатинина. Беременность, особенно первый и второй триместр, – это сложный период для организма в целом.
Организм будущей матери претерпевает серьезные гормональные и структурные изменения, в т. ч. увеличение сосудистого русла, смещение внутренних органов и пр.
Неудивительно, что выработка креатинина может несколько колебаться. Подростковый возраст и половое созревание, помимо гормональных изменений, сопряжены с психоэмоциональными нагрузками, что тоже может сказаться на результатах анализа.
Пониженный уровень креатинина
Гипокреатинемия, пониженное содержание креатинина в крови, – достаточно редкое явление. Сам по себе низкий уровень креатинина не несет угрозы здоровью, но является внешним проявлением опасного процесса – истощения белковых запасов организма.
Если белковый баланс вовремя не восстановить, то возможно развитие различных осложнений, от атрофии мышечных тканей до нарушения работы различных внутренних органов. Важно установить точные причины возникновения дисбаланса.
Пониженное содержание креатинина может наблюдаться у пациентов, соблюдающих низкобелковую диету. Вегетарианство при недостаточной замене животных белков растительными может спровоцировать понижение уровня креатинина.
Видео:
В таком случае основным методом лечения станет корректировка рациона: включение большего количества мяса, особенно говядины.
Вегетарианцы могут заменить мясные продукты растительными: все виды бобовых, молочные продукты и орехи богаты белками.
Причины понижения креатинина могут заключаться в том, что растительные белки хуже усваиваются, и в рацион обязательно необходимо включать дополнительные продукты, которые помогают организму произвести синтез необходимых веществ из растительной пищи.
Врач может порекомендовать витаминный комплекс или специальные протеиновые коктейли для быстрого восстановления количества белков в организме.
Если от низкого уровня креатинина страдает ребенок, то корректировать питание необходимо с учетом возраста.
Низкий уровень креатинина может говорить о патологической атрофии мышц. Существуют наследственные и приобретенные заболевания, которые проявляются дистрофией и нарушением обмена веществ.
В таких случаях лечение будет включать медикаменты, корректировку питания, ограниченные физические нагрузки.
Атрофия мышц может быть спровоцирована и тяжелым инфекционным заболеванием, особенно длительным.
Видео:
При проникновении в организм болезнетворных бактерий и вирусов, помимо нарушения работы внутренних органов, происходит острая интоксикация всего организма. Пациенты часто мало двигаются из-за общего состояния слабости и рекомендаций врачей.
Все эти факторы в совокупности могут спровоцировать потерю мышечной массы, а в долгосрочной перспективе и дистрофию мышц.
Раковые заболевания, особенно на поздних стадиях, тоже провоцируют тяжелую общую интоксикацию организма и нарушение обменного процесса.
moydiagnos.ru
Креатинин в крови понижен: причины
Как образуется креатинин?
Белки являются одним из основных структурных компонентов тканей организма. Наибольшее количество этих соединений содержится в мышечной ткани (в первую очередь поперечнополосатые скелетные мышцы). Белки состоят из аминокислот, включающих в свой состав атомы азота. Распад белковых молекул и аминокислот сопровождается образованием водорастворимого азотсодержащего органического соединения креатинина, который является конечным продуктом метаболизма белков в организме человека.
Так как он является водорастворимым органическим соединением, его выведение осуществляется почками. Изменение уровня этого соединения является показателем нарушения обмена белков в организме или функционального состояния мочевыделительной системы. Оно определяется в плазме крови в процессе ее биохимического исследования.
Норма
Уровень креатинина в крови определяется при проведении биохимического исследования. Его нормальная величина колеблется в пределах 57 – 93 микромоль на 1 л крови у женщин, 80 – 115 мкмоль/л у мужчин. У детей этот показатель значительно ниже и зависит от возраста и веса ребенка. Более высокий нормальный показатель у мужчин связан с тем, что их мышечная масса выше, чем у женщин. Для дифференциальной диагностики почечных причин изменения уровня данного показателя проводится определение его концентрации в моче, которая снижается при недостаточности органов мочевыделительной системы.
Почему креатинин повышается?
Повышение уровня продукта распада белков в крови является результатом двух основных групп причин.
- Повышенный распад белков, в частности при повреждении значительного объема мышечной ткани (травмы, нарушение кровообращения в мышцах). Также повышение распада белков мышечной ткани возможно на фоне повышенной продукции гормонов щитовидной железы (гипертиреоз).
- Уменьшение выведения из организма при нарушении функционального состояния органов мочевыделительной системы (почечная недостаточность, поликистоз почек, гломерулонефрит, пиелонефрит).
В норме показатель может повышаться у людей с большой мышечной массой (спортсменов), а также при избыточном поступлении белков с пищей (большое количество мяса в рационе питания человека).
Причины снижения
Снижение креатинина является диагностически ценным лабораторным биохимическим показателем. Это означает, что креатинин в крови понижен вследствие снижения распада белков, которое в большинстве случаев не является результатом патологического процесса. Выделяют несколько основных факторов снижения распада структурных соединений поперечнополосатых мышц:
- Первый и второй триместр беременности – при беременности на этих сроках происходит изменение состояния организма женщины, которое заключается в перестройке кровообращения и увеличении суммарного объема сосудистого русла, что приводит к относительному снижению концентрации азотсодержащих соединений.
- Низкое поступление белков человека с продуктами питания – в первую очередь наблюдается при невысоком содержании в рационе питания продуктов животного происхождения (мяса, молочных продуктов), в частности у лиц, предпочитающих растительную пищу (вегетарианцев).
Низкий показатель также может быть результатом патологического снижения объема поперечнополосатой мускулатуры тела человека, в частности при мышечной дистрофии. Существует несколько причин развития такого патологического состояния:
- Наследственная предрасположенность – генетически обусловленное заболевание, которое передается по наследству (мышечная дистрофия Дюшенна и Беккера у мужчин).
- Хроническая тяжелая инфекционная патология с высоким уровнем интоксикации и длительным снижением двигательной активности человека.
- Злокачественные новообразования в терминальной стадии развития независимо от локализации вызывают тяжелую интоксикацию, уменьшение мышечной массы тела и двигательной активности.
- Длительный постельный режим человека, обусловленный тяжелой соматической патологией (инфарктом миокарда, перенесенным инсультом) или тяжелыми травмами, сопровождающимися переломом костей и необходимостью иммобилизации тела человека.
Уменьшение уровня креатинина в этих случаях (за исключением наследственной врожденной мышечной дистрофии) может быть временным, восстановление показателя возможно по мере наращивания объема поперечнополосатых скелетных мышц и повышения двигательной активности человека.
Повышение креатинина определяется чаще, чем уменьшение его концентрации. При определении низкого показателя уровня этого соединения в крови обязательно проводится комплексная диагностика с целью выяснения причин такого состояния. Затем при необходимости проводится коррекция обмена веществ за счет повышения объема употребления продуктов преимущественно животного происхождения и повышения двигательной активности с целью набора мышечной массы.
kardioportal.ru
причины, симптомы, лечение, последствия, какие заболевания, риски и осложнения
Низкий уровень продукта обмена веществ креатинина может указывать на неправильную работу мышц или печени.
В текущей статье мы объясним, по каким причинам уровень креатинина в крови может падать, а также поговорим о способах его восстановления и связанных осложнениях.
Когда организм использует аминокислоту креатин для получения энергии, в качестве побочного продукта образовывается креатинин. Уровень креатинина в кровотоке или моче можно проверить, если есть беспокойство по поводу возможных заболеваний печени или мышц.
Чаще всего низкий уровень креатинина становится признаком утраты мышечной массы, которая проявляется по мере старения организма. Кроме того, рассматриваемое состояние может временно возникать в связи с беременностью, болезнью или из-за плохого питания.
Содержание статьи: 1. Быстрые факты о креатинине 2. Что такое креатинин? 3. Анализы и влияние креатинина на организм 4. Причины низкого уровня креатинина 5. Симптомы низкого уровня креатинина 6. Низкий и высокий уровень креатинина 7. Лечение 8. Как повысить уровень креатинина? 9. Заключение
Быстрые факты о креатинине
- Креатин — аминокислота, которую организм человека вырабатывает естественным образом. Небольшие объёмы креатина попадают в тело через продукты питания.
- Креатин, который используется в организме для получения энергии, вырабатывается печенью и находится в мышцах.
- Низкий уровень креатинина у пожилых людей или у тех, кто имеет недостаточный вес, не должен становиться источником беспокойства.
Что такое креатинин?
Креатин в порошке — популярная добавка, принимаемая для повышения мышечной массы
Аминокислота, называемая креатином, получила популярность в качестве пищевой добавки из-за ряда полезных свойств. В частности, она повышает мышечную массу, улучшает краткосрочные спортивные результаты и помогает телу быстрее восстанавливаться.
Во время использования организмом для получения энергии креатин расщепляется, в результате чего образуется ненужный продукт обмена креатинин.
Уровень креатинина у разных людей отличается. Он зависит от нескольких факторов, включая размеры тела, возраст и половую принадлежность. То есть абсолютного показателя для определения «нормального» уровня креатинина не существует.
При этом низкий уровень креатинина может указывать на проблемы с мышцами или печенью. Впрочем, такое состояние иногда является следствием менее серьёзных факторов, например беременности или снижения мышечной массы у пожилых людей.
Анализы и влияние креатинина на организм
Креатинин всегда представлен в кровотоке. Оттуда он удаляется почками, а затем окончательно выводится из организма вместе с мочой.
Фактически это вещество является побочным продуктом, но американские учёные предполагают, что оно может помогать человеку бороться с заболеваниями. По крайней мере доказано, что креатинин способен останавливать размножение бактерий.
Клиренс креатинина — анализ, который позволяет врачам определить, насколько эффективно почки удаляют креатинин из кровотока.
Данный анализ врачи проводят путём изучения всей мочи, которая выделяется у человека в определённый промежуток времени, например в течение 24 часов. Поле сбора материала эксперты оценивают, насколько хорошо креатинин удаляется почками из организма.
Эту экспертизу чаще применяют, чтобы оценить высокий, а не низкий уровень креатина в организме. Наряду с ней проводятся и другие тесты, позволяющие оценить общее состояние почек.
Причины низкого уровня креатинина
К низкому уровню креатинина может приводить беременность
К числу основных четырёх причин низкого уровня креатинина относится следующее:
- низкая мышечная масса;
- проблемы с печенью;
- диета;
- беременность или болезнь.
Низкая мышечная масса
Уровень креатинина часто связывают с мышечной массой. Данный параметр может понижаться с возрастом или в результате заболеваний.
Низкий уровень креатинина может указывать на то, что мышцы повреждены или ослаблены. К таким последствиям способны приводить различные медицинские состояния, например мышечная дистрофия (МД).
Пожилые люди обычно теряют мышечную массу с возрастом, и это в подавляющем большинстве случаев не угрожает здоровью.
Проблемы с печенью
Креатин вырабатывается печенью, а если печень нездорова и не работает правильно, то она не сможет выделять достаточные объёмы креатина.
При хроническом заболевании печени снижение объёмов производства креатина может составлять до 50% и больше. Поэтому в крови при таком состоянии будет содержаться пониженный уровень креатинина, что можно проверить при помощи простой экспертизы крови, которая называется анализом креатинина в сыворотке.
Диета
Несмотря на то, что большая часть креатина естественным образом производится в организме, небольшие количества этого вещества люди потребляют с пищей. Из этого следует, что низкий уровень креатинина также может быть связан с неправильной диетой.
Главный источник креатина — мясо, поэтому люди, которые придерживаются вегетарианских диет с низким содержанием белка, с более высокой вероятностью могут столкнуться с пониженным уровнем креатинина по сравнению с теми, кто регулярно включают в свой рацион мясные блюда.
Продолжительные периоды воздержания от еды или заболевания, которые обуславливают проблемы с питанием, также могут представлять собой причину низкого креатинина.
Беременность
Беременность часто приводит к низкому уровню креатинина, но после того как женщина рожает ребёнка, содержание этого вещества в крови возвращается к норме.
Симптомы низкого уровня креатинина
Характер симптомов при низком уровне креатинина зависит о состояния, которое приводит к проблеме. Ниже приведён список наиболее распространённых симптомов для каждой из описанных выше основных причин.
- При низкой мышечной массе: недостаток силы, трудности при ведении физической активности, недостаток веса, щуплое тело.
- При болезни печени: воспалённая печень, которая может вызывать боль в верхней правой части живота, утомляемость и тошноту.
- При неправильной диете: слабость, головокружение, потеря веса.
В большинстве случаев перечисленные симптомы возникают не только из-за низкого уровня креатинина, но и вследствие других проблем со здоровьем.
Проверка уровня креатинина обычно входит в комплекс диагностических процедур при обнаружении симптомов других заболеваний.
Низкий и высокий уровень креатинина
Обычно низкий уровень креатинина свидетельствует о том, что организм человека вырабатывает слишком мало креатина. Такое состояние, как правило, связано с печенью, мышцами или диетой.
Высокий уровень креатинина означает, что в организме содержится слишком большое количество креатина. Это также может указывать на то, что креатинин не фильтруется и не удаляется из организма правильно.
Уровень креатинина часто возрастает во время интенсивных тренировок, когда организм активно сжигает креатин при выработке энергии. Кроме того, уровень вещества может повышаться у тех людей, которые придерживаются богатой протеинами диеты.
Высокий уровень также может указывать на проблемы с почками, поскольку эти органы избавляют организм от продуктов обмена и таким образом поддерживают чистоту крови.
Лечение
Если низкий уровень креатинина указывает на проблемы с печенью, то в лечение будет входить отказ от алкоголя
Низкий уровень креатинина может быть признаком различных медицинских состояний, поэтому врачу необходимо использовать анализ крови наряду с другими экспертизами, чтобы узнать о проблемах, которые имеют место в организме пациента.
Если низкий уровень креатинина вместе с другими симптомами указывает на болезнь печени, то врач назначит определённые лекарственные препараты и предложит изменить образ жизни. К числу таких изменений может входить корректировка диеты и отказ от употребления алкоголя.
Если у пациента будут обнаружены заболевания мышечной системы, лечение может включать физиотерапию, медикаменты или операции для сохранения подвижности.
Как повысить уровень креатинина?
Пациентам с низким уровнем креатина могут помочь лёгкие упражнения, направленные на увеличение объёмов мышечной массы, или диета с повышенным содержанием белковых продуктов, которая будет особенно полезна для вегетарианцев.
Люди, которые регулярно занимаются интенсивной физической активностью, могут принимать креатин в качестве добавок без вреда для здоровья.
Однако необходимо помнить, что организм вырабатывает креатин естественным образом, поэтому большинству людей, которые ведут умеренную физическую активность и придерживаются сбалансированной диеты, добавки креатина не нужны.
Заключение
Низкий уровень креатинина может указывать на скрытые проблемы со здоровьем, например на заболевания печени. Однако в таких случаях обычно возникают и другие симптомы, которые должен расследовать врач.
Гораздо чаще низкий уровень креатинина представляет собой признак естественного старения человеческого организма или является временной проблемой, которая легко устраняется корректировкой диеты.
medmaniac.ru
причины у женщин, мужчин и детей
Понижение креатинина в крови нельзя оставлять без внимания, ведь креатинин смело можно назвать одним из факторов, определяющих работу почек. Уровень этого вещества в крови показывает, насколько корректно функционируют почки и есть ли в их работе нарушения.
На уровень креатинина в крови человека оказывают влияние следующие факторы:
Общее состояние всех групп мышц пациента.
Деятельность выделительной функции почек.
Наибольшее значение уровня креатинина наблюдается в мышечной системе человека. Хотя некоторое количество его встречается даже в головном мозге.
Что это такое?
 Креатинин – это результат мышечного метаболизма. Основной его процент возникает в мышцах, выделяясь при распаде белковых соединений. Следующий пункт – почки, в которых осуществляется фильтрация креатинина. Практически весь он покидает организм вместе с мочой.
Креатинин – это результат мышечного метаболизма. Основной его процент возникает в мышцах, выделяясь при распаде белковых соединений. Следующий пункт – почки, в которых осуществляется фильтрация креатинина. Практически весь он покидает организм вместе с мочой.
Ввиду постоянства мышечной массы человека в течение суток, количество вещества в крови практически не меняется.
Важно: нарушения, связанные с фильтрационной способностью почек сопровождаются наличием слишком высокого уровня креатинина в крови.
Встречаются случаи, когда количество креатинина, наоборот, по некоторым причинам понижается. Чтобы понимать суть сложившейся ситуации, необходимо разобраться в причинах ее возникновения.
Норма уровня креатинина и причины понижения
У беременной
Для женщин нормальным показателем считается значение 53-97 мкмоль/л. Будучи беременной, пациентка должна сдать анализы на проверку уровня креатинина в крови. Это поможет специалисту оценить работу почек пациентки.
Креатинин при беременности зачастую понижен до цифр 35-70 мкмоль/л, что является вариантом нормы. Такое отклонение от привычных значений обуславливается значительно увеличившимся объемом крови и усиленной работой почек.
Важно: если низкий креатинин в крови зафиксирован у маловесной пациентки или вегетарианки, это повод бить тревогу.
Улучшить положение и поднять результаты в анализе и увеличить концентрацию креатинина поможет набор веса до значений, рекомендованных по срокам беременности.
У детей
У детей нормальный показатель вещества в крови варьируется в зависимости от возраста и степени роста. Наибольшее значение (как у взрослого) наблюдается в первые две недели жизни, что объясняется серьезной нагрузкой на организм в момент рождения.
| Возрастная категория | Нормальное значение, мкмоль/л |
| Первые 2 недели жизни | 55-110 |
| Дети первого года жизни | 50-90 с регулярным уменьшением |
| 1-14 л | 23-65 |
| 16-17 л | Девушки – 50-80 |
| Парни – 60-95 |
Креатинин является побочным результатом сокращения мышц. Если у ребенка креатинин понижен, следует обратить внимание на его мышечную массу. Любые болезни, связанные с резким уменьшением объема мышц, предполагают снижение креатинина в крови.
 У женщин
У женщин
Уровень вещества в крови у женщин напрямую связан с возрастом и активностью почек.
| Возрастная категория | Нормальное значение, мкмоль/л |
| До 1 мес. | 27-88 |
| 1 мес. – 1 год | 18-35 |
| 1-12 лет | 27-62 |
| 13-17 | 43-87 |
| 18 и старше | 59-96 |
| Старше 60 | 53-105 |
Принято считать, что пониженный креатинин в крови пациентки может быть обусловлен такими фактами:
Недостаточность веса.
Гестационный период.
Употребление глюкокортикоидных гормонов;
Вегетарианство.
 У мужчин
У мужчин
Непростая работа почек осложняется безостановочной выработкой креатинина. У представителей мужского пола количество этого вещества колеблется в силу возраста, питания, мышечной массы. Поскольку у мужчин мышцы развиты сильнее, чем у женщин, то и креатинин у них в норме выше.
Чтобы результаты анализов были максимально правдивы, необходимо заранее начать подготовку к ним:
Посещать лабораторию натощак, в дообеденное время.
Исключить насыщенную белками пищу за сутки до визита в лабораторию.
В то же время перестать употреблять кофе, крепкий чай.
Минимизировать мышечные нагрузки, стараться не допустить переохлаждение или перегрев (перед взятием крови).
Норма вещества в крови у мужчин следующая:
| Возрастная категория | Нормальное значение, мкмоль/л |
| До 1 мес. | 27-88 |
| 1 мес. – 1 год | 18-35 |
| 1-12 лет | 27-62 |
| 13-17 | 43-87 |
| 18 и старше | 74-109 |
| Старше 60 | 72-126 |
У мужчин показатели чуть выше, что объясняется иным образом жизни, физическими нагрузками, другой работой организма. Играют роль возраст, состояние мышечной массы, употребление допинговых препаратов.
У мужчин снижение креатинина в крови происходит по следующим причинам:
Потеря мышечной массы в результате болезни.
Соблюдение низкобелкового рациона.
нарушения в работе почек.
Саркома.
Длительный шок.
Ухудшение кровоснабжения почек.
Сердечная недостаточность.
Обезвоживание.
обструкция (закупорка) мочевыводящих путей.
цирроз печени.
Общие причины
Во врачебной практике низкий уровень креатинина в сыворотке крови – явление редкое. В основном, причинами отклонений от нормы является гестационный период либо возраст. Однако не стоит забывать о вполне общих причинах, характерных для представителей обоих полов:
Мышечная дистрофия, травмы.
Ухудшение работы печени, тяжелые патологические изменения ее ткани.
Безбелковая диета, вегетарианство, голодание.
Проблемы с сердцем, недостаточность.
Онкология, любые патологии инфекционной природы, которые ухудшают кровоснабжение почек.
Применение кортикостероидных медикаментов.
Обезвоживание, нехватка вазопрессина.
Для установления точной причины, почему креатинин в крови понижен, следует провести дополнительные исследования.
 Повышение значений
Повышение значений
Установив причину патологии, пациент задается вопросом: как повысить уровень вещества в крови? В зависимости от диагноза и причин ухудшения состояния, применяется комплекс мер, по повышению уровня креатинина. Основным решением проблемы является набор мышечной массы.
Следующий шаг – отказ от всевозможных диет, и употребление продуктов с повышенным содержанием белка (орехи, мясо, рыба, морепродукты). Рекомендован прием витаминов, способных улучшить общее состояние организма.
Если причиной низкого содержания креатинина в крови является какое-либо заболевание, основной метод – проведение соответствующей терапии.
myanaliz.ru

 У женщин
У женщин У мужчин
У мужчин Повышение значений
Повышение значений Наиболее распространенными являются следующие.
Наиболее распространенными являются следующие.
 Повышенное газообразование в кишечнике нередко сопровождается вздутием живота и кишечной коликой, которая облегчается или на время исчезает после отхождения газов.
Повышенное газообразование в кишечнике нередко сопровождается вздутием живота и кишечной коликой, которая облегчается или на время исчезает после отхождения газов. Наиболее опасными из них являются следующие.
Наиболее опасными из них являются следующие. Это приводит к хроническому упадку сил, снижению массы тела, а внутренние органы страдают из-за недостатка необходимых им веществ, что отражается на их функциях.
Это приводит к хроническому упадку сил, снижению массы тела, а внутренние органы страдают из-за недостатка необходимых им веществ, что отражается на их функциях.

 Просвет общего желчного протока может быть сужен в связи с опухолевым ростом, из-за воспаления и кист поджелудочной железы, рецидивирующих холангитов, лимфаденита на фоне туберкулеза, саркоидоза или быть следствием хирургического лечения и спаечного процесса. Во всех случаях нарушено поступление желчи из печени.
Просвет общего желчного протока может быть сужен в связи с опухолевым ростом, из-за воспаления и кист поджелудочной железы, рецидивирующих холангитов, лимфаденита на фоне туберкулеза, саркоидоза или быть следствием хирургического лечения и спаечного процесса. Во всех случаях нарушено поступление желчи из печени.

 При некоторых инфекционных заболеваниях (холера, сальмонеллез, дизентерия), нарушении процессов пищеварения (неадекватность всасывания питательных веществ, синдром раздраженной кишки) усиленная перистальтика кишечника приводит к быстрому продвижению каловых масс, которые не успевают изменить цвет.
При некоторых инфекционных заболеваниях (холера, сальмонеллез, дизентерия), нарушении процессов пищеварения (неадекватность всасывания питательных веществ, синдром раздраженной кишки) усиленная перистальтика кишечника приводит к быстрому продвижению каловых масс, которые не успевают изменить цвет.
 При заражении вирусами гепатита В, С процесс часто приобретает хронический характер. Инкубационный период гепатита С может достигать шести месяцев, а в острый период заболевания симптомы напоминают респираторную инфекцию. Хронические вирусные гепатиты В и С при отсутствии лечения могут приводить к циррозу и раку печени. Гепатитами может сопровождаться цитомегаловирусная инфекция, заболевания герпесвирусной этиологии, инфекционный мононуклеоз (возбудитель – вирус Эпштейна-Барр).
При заражении вирусами гепатита В, С процесс часто приобретает хронический характер. Инкубационный период гепатита С может достигать шести месяцев, а в острый период заболевания симптомы напоминают респираторную инфекцию. Хронические вирусные гепатиты В и С при отсутствии лечения могут приводить к циррозу и раку печени. Гепатитами может сопровождаться цитомегаловирусная инфекция, заболевания герпесвирусной этиологии, инфекционный мононуклеоз (возбудитель – вирус Эпштейна-Барр).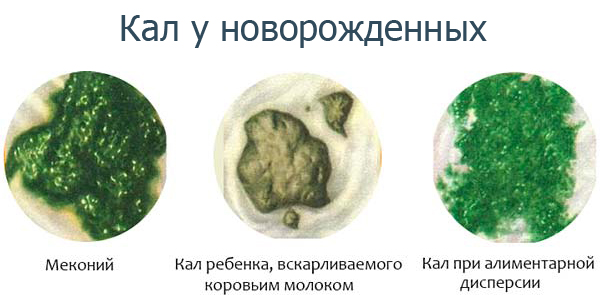 Развивается желтушность кожных покровов, склер, кал обесцвечивается, моча темнеет, возникают признаки энцефалопатии. На последних стадиях алкогольной болезни развивается цирроз печени, печеночная недостаточность, кровотечение из варикозно-расширенных вен пищевода и т. д.
Развивается желтушность кожных покровов, склер, кал обесцвечивается, моча темнеет, возникают признаки энцефалопатии. На последних стадиях алкогольной болезни развивается цирроз печени, печеночная недостаточность, кровотечение из варикозно-расширенных вен пищевода и т. д.

 Курс лечения длится около месяца. При этом важно включить в рацион употребление кисломолочных продуктов (молоко, кефир, натуральный йогурт без добавок). При сильном обезвоживании организма не обойтись без внутривенных капельниц;
Курс лечения длится около месяца. При этом важно включить в рацион употребление кисломолочных продуктов (молоко, кефир, натуральный йогурт без добавок). При сильном обезвоживании организма не обойтись без внутривенных капельниц; Также заменой может служить сок свеклы, сельдерея или моркови;
Также заменой может служить сок свеклы, сельдерея или моркови; Благодаря этому уменьшается риск заболеваний легких, сердца, почек и не происходит обезвоживание.
Благодаря этому уменьшается риск заболеваний легких, сердца, почек и не происходит обезвоживание.
 Дело в том, что изменение цвета кала может рассказать о многих заболеваниях. Если в пищеварительной системе наблюдаются сбои, то стоит немедленно отправиться к врачу, а подсказкой может послужить именно цвет кала, особенно если он становится зеленым.
Дело в том, что изменение цвета кала может рассказать о многих заболеваниях. Если в пищеварительной системе наблюдаются сбои, то стоит немедленно отправиться к врачу, а подсказкой может послужить именно цвет кала, особенно если он становится зеленым.


 Если цвет поменяется, значит, были в рационе те питательные вещества, которые не совсем подходят организму.
Если цвет поменяется, значит, были в рационе те питательные вещества, которые не совсем подходят организму. Причины скрываются в следующих заболеваниях:
Причины скрываются в следующих заболеваниях: Всего через несколько минут больной может почувствовать первые симптомы. У человека начинается обильная диарея, появляется зеленый кал, болит живот, со временем может наступить обезвоживание организма, приводящее к инфекционно-токсическому шоку. Естественно, при таких симптомах необходимо вызвать скорую, а до приезда квалифицированных врачей оказывать первую медицинскую помощь:
Всего через несколько минут больной может почувствовать первые симптомы. У человека начинается обильная диарея, появляется зеленый кал, болит живот, со временем может наступить обезвоживание организма, приводящее к инфекционно-токсическому шоку. Естественно, при таких симптомах необходимо вызвать скорую, а до приезда квалифицированных врачей оказывать первую медицинскую помощь: Методы диагностики могут быть следующими:
Методы диагностики могут быть следующими: В большинстве случае проводится именно консервативное лечение, и реже требуется хирургическое вмешательство.
В большинстве случае проводится именно консервативное лечение, и реже требуется хирургическое вмешательство.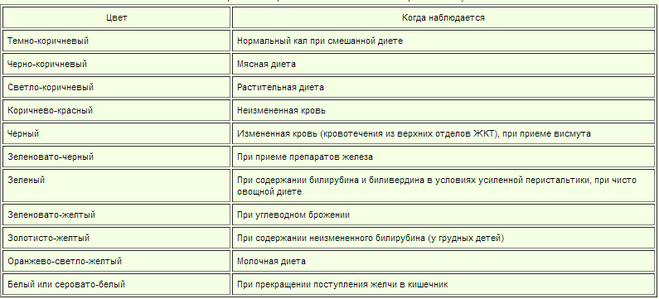 Больным сдаются контрольные анализы, которые, скорее всего, покажут норму.
Больным сдаются контрольные анализы, которые, скорее всего, покажут норму.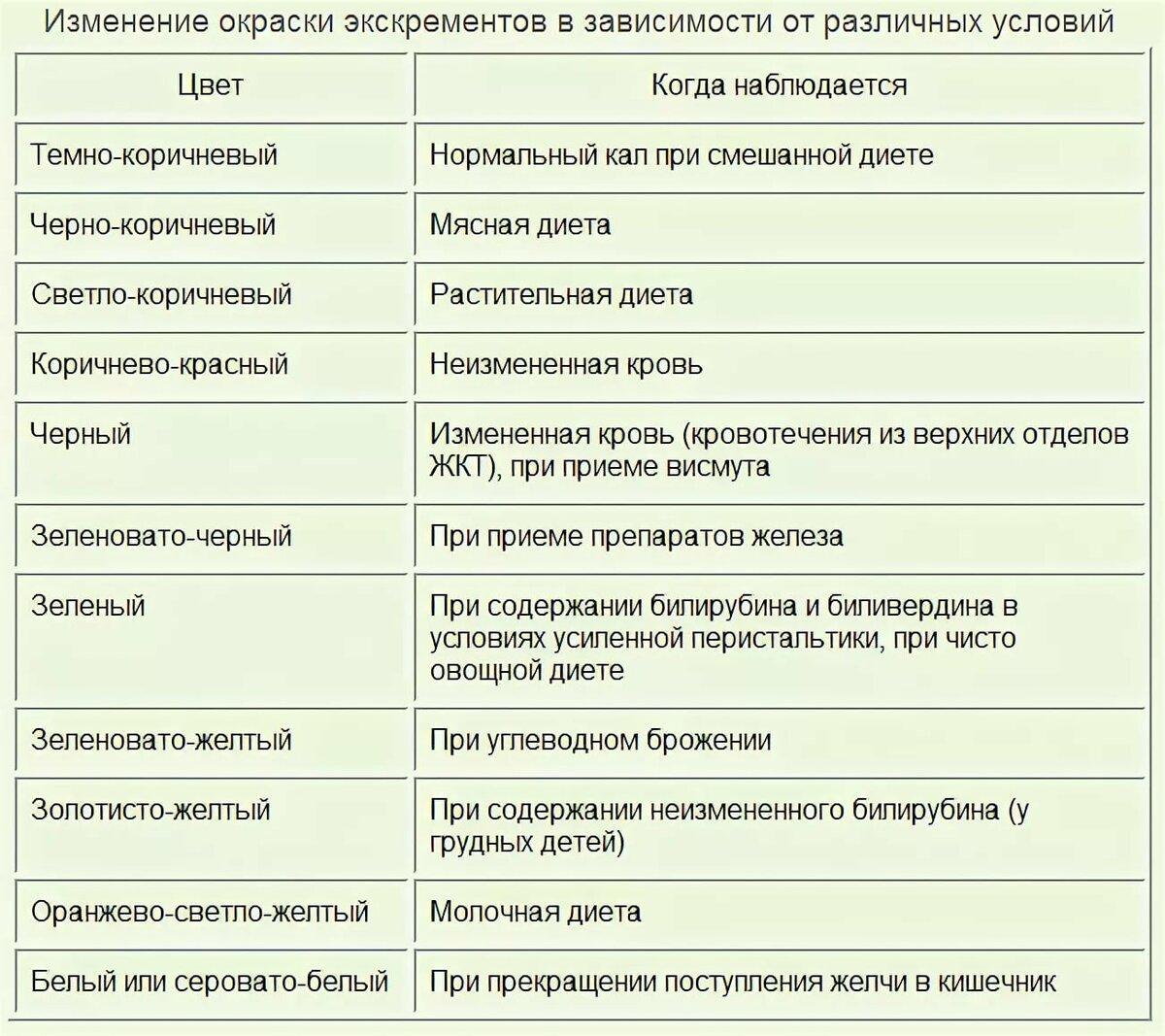
 Во время дефекации пациенты отмечают резкую болезненность по ходу кишечника, особенно в левых отделах. Измененная окраска испражнений сохраняется длительное время, до устранения причины дисбактериоза. Подобная клиническая картина является показанием для посещения врача.
Во время дефекации пациенты отмечают резкую болезненность по ходу кишечника, особенно в левых отделах. Измененная окраска испражнений сохраняется длительное время, до устранения причины дисбактериоза. Подобная клиническая картина является показанием для посещения врача. Симптому сопутствуют тошнота, рвота, разлитые боли в животе, отсутствие аппетита.
Симптому сопутствуют тошнота, рвота, разлитые боли в животе, отсутствие аппетита. Длительность неприятных симптомов — 3-5 дней, после чего состояние улучшается, цвет кала возвращается к норме.
Длительность неприятных симптомов — 3-5 дней, после чего состояние улучшается, цвет кала возвращается к норме. Возникает длительная диарея без видимой причины. Из-за нарушений переваривания пищи в тонком кишечнике каловые массы становятся зеленого цвета, испражнения жидкие, обильные, зловонные. Пациенты с целиакией жалуются на постоянную боль в животе, потерю веса, иногда бывает рвота. Диарея может сменяться запорами, когда кал приобретает темный, почти черный цвет. Состояние больного прогрессирующе ухудшается.
Возникает длительная диарея без видимой причины. Из-за нарушений переваривания пищи в тонком кишечнике каловые массы становятся зеленого цвета, испражнения жидкие, обильные, зловонные. Пациенты с целиакией жалуются на постоянную боль в животе, потерю веса, иногда бывает рвота. Диарея может сменяться запорами, когда кал приобретает темный, почти черный цвет. Состояние больного прогрессирующе ухудшается. Достаточно исключить провоцирующие факторы из своего рациона, и через пару дней окраска стула нормализуется. Если симптом сопровождается тошнотой, диареей, болями в брюшной полости, следует обратиться к врачу для выяснения, почему кал приобрел зеленый цвет. Наличие в каловых массах прожилок крови — показание для экстренной госпитализации.
Достаточно исключить провоцирующие факторы из своего рациона, и через пару дней окраска стула нормализуется. Если симптом сопровождается тошнотой, диареей, болями в брюшной полости, следует обратиться к врачу для выяснения, почему кал приобрел зеленый цвет. Наличие в каловых массах прожилок крови — показание для экстренной госпитализации. Потемнение кала на фоне применения препаратов активированного угля является вариантом нормы.
Потемнение кала на фоне применения препаратов активированного угля является вариантом нормы.
 Одна из наиболее частых причин испражнений зелёной окраски, связанных с патологиями органов – нарушения в работе тонкого кишечника. Прочие причины зелёного поноса:
Одна из наиболее частых причин испражнений зелёной окраски, связанных с патологиями органов – нарушения в работе тонкого кишечника. Прочие причины зелёного поноса: Организм ослаблен. Дизентерия вызывает жёлто-зелёный понос со слизью, водой. Испражнения неестественного цвета могут указывать и на другие патологии ЖКТ: гастрит, панкреатит, язва. Для перечисленных заболеваний характерен серо-зеленоватый понос.
Организм ослаблен. Дизентерия вызывает жёлто-зелёный понос со слизью, водой. Испражнения неестественного цвета могут указывать и на другие патологии ЖКТ: гастрит, панкреатит, язва. Для перечисленных заболеваний характерен серо-зеленоватый понос.

 Если принимать по зубцу каждые два часа, симптом быстро пройдет.
Если принимать по зубцу каждые два часа, симптом быстро пройдет.


 У взрослых и детей после 1 года диареей принято считать частый жидкий стул более 3-х раз в сутки.
У взрослых и детей после 1 года диареей принято считать частый жидкий стул более 3-х раз в сутки.


 Микроорганизмы способствуют гибели полезной кишечной микрофлоры, а именно она отвечает за иммунитет и здоровье кишечника. В результате этого заболевание еще больше усугубляется. Поэтому часто диарея инфекционного происхождения может вызывать такие осложнения:
Микроорганизмы способствуют гибели полезной кишечной микрофлоры, а именно она отвечает за иммунитет и здоровье кишечника. В результате этого заболевание еще больше усугубляется. Поэтому часто диарея инфекционного происхождения может вызывать такие осложнения:
 Курс лечения при острых состояниях составляет 3–5 дней, при хронических заболеваниях, обусловленных эндогенными интоксикациями – 10-15 дней.
Курс лечения при острых состояниях составляет 3–5 дней, при хронических заболеваниях, обусловленных эндогенными интоксикациями – 10-15 дней.
 Категорически запрещено самолечение!
Категорически запрещено самолечение!
 клетки крови и отходы бактерий в кишечнике.Желчь в кишечнике обычно имеет желтовато-зеленый цвет, но бактерии добавляют остальной оттенок. Помимо коричневого цвета фекалий, бактерии выполняют жизненно важные функции, например помогают усваивать питательные вещества из пищи.
клетки крови и отходы бактерий в кишечнике.Желчь в кишечнике обычно имеет желтовато-зеленый цвет, но бактерии добавляют остальной оттенок. Помимо коричневого цвета фекалий, бактерии выполняют жизненно важные функции, например помогают усваивать питательные вещества из пищи. Это не значит, что что-то не так. Продолжайте есть эту зелень!
Это не значит, что что-то не так. Продолжайте есть эту зелень! Когда желчь сочетается с пищей, которую вы едите, она помогает повысить эффективность липазы поджелудочной железы, чтобы ваше тело могло расщеплять больше жира из рациона. Это позволяет большему количеству жира усваиваться в тонком кишечнике.
Когда желчь сочетается с пищей, которую вы едите, она помогает повысить эффективность липазы поджелудочной железы, чтобы ваше тело могло расщеплять больше жира из рациона. Это позволяет большему количеству жира усваиваться в тонком кишечнике. Примеры из них:
Примеры из них:
 Поэтому, если у вас анальная трещина, связанная с диареей, вы можете заметить зеленый стул.Трещины также могут вызывать появление ярко-красной крови в стуле.
Поэтому, если у вас анальная трещина, связанная с диареей, вы можете заметить зеленый стул.Трещины также могут вызывать появление ярко-красной крови в стуле. Поговорите со своим врачом.
Поговорите со своим врачом.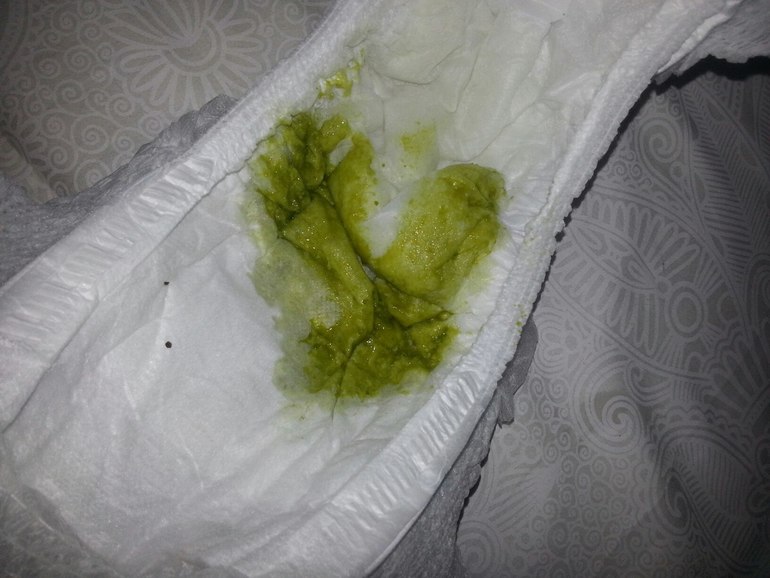 Но помните, что это также может быть черника или черная лакрица, которые вы съели за обедом.
Но помните, что это также может быть черника или черная лакрица, которые вы съели за обедом. По мере прохождения пищи по пищеварительному тракту пищеварительные ферменты расщепляют желчь, которая имеет желто-зеленый цвет, изменяя цвет стула на коричневый.
По мере прохождения пищи по пищеварительному тракту пищеварительные ферменты расщепляют желчь, которая имеет желто-зеленый цвет, изменяя цвет стула на коричневый. Если ваш стул черный и дегтеобразный, с кровью или если у вас сильное ректальное кровотечение, немедленно обратитесь за медицинской помощью (позвоните 911) .
Если ваш стул черный и дегтеобразный, с кровью или если у вас сильное ректальное кровотечение, немедленно обратитесь за медицинской помощью (позвоните 911) . В некоторых случаях бледный стул может быть вызван приемом некоторых безрецептурных лекарств или веществ, используемых при рентгенологических процедурах, таких как барий.
В некоторых случаях бледный стул может быть вызван приемом некоторых безрецептурных лекарств или веществ, используемых при рентгенологических процедурах, таких как барий.

 Это не значит, что что-то не так. Темно-зеленые листовые овощи богаты хлорофиллом — пигментом, который придает цвет растениям.
Это не значит, что что-то не так. Темно-зеленые листовые овощи богаты хлорофиллом — пигментом, который придает цвет растениям.
 Приготовление сока или очистка с помощью сока также увеличивают потребление хлорофилла и, в свою очередь, увеличивают вероятность появления зеленоватого стула.
Приготовление сока или очистка с помощью сока также увеличивают потребление хлорофилла и, в свою очередь, увеличивают вероятность появления зеленоватого стула.
 coli и Giardia (бактериальные, паразитарные и вирусные кишечные инфекции могут вызвать промывание кишечника быстрее, чем обычно.)
coli и Giardia (бактериальные, паразитарные и вирусные кишечные инфекции могут вызвать промывание кишечника быстрее, чем обычно.) Редкая, но серьезная причина зеленого стула у детей и взрослых — отравление химическими веществами, такими как пестицид паракват.
Редкая, но серьезная причина зеленого стула у детей и взрослых — отравление химическими веществами, такими как пестицид паракват. Если причиной появления зеленых фекалий стало то, что вы съели, ваш стул должен вернуться к своему нормальному цвету в течение дня или двух.
Если причиной появления зеленых фекалий стало то, что вы съели, ваш стул должен вернуться к своему нормальному цвету в течение дня или двух. Фиолетовый, черный или другие темные цвета в продуктах питания также могут вызывать стул стать зеленым.
Фиолетовый, черный или другие темные цвета в продуктах питания также могут вызывать стул стать зеленым. Пища, которая так быстро движется по пищеварительной системе, не будет находиться в толстом кишечнике достаточно долго для всасывания воды, что приведет к жидкому стулу.
Пища, которая так быстро движется по пищеварительной системе, не будет находиться в толстом кишечнике достаточно долго для всасывания воды, что приведет к жидкому стулу. Зеленый пищевой краситель также является частой причиной зеленого стула.
Зеленый пищевой краситель также является частой причиной зеленого стула. Употребление незнакомых продуктов с новыми ингредиентами может вызвать более жидкий стул, особенно если в пище много жира.
Употребление незнакомых продуктов с новыми ингредиентами может вызвать более жидкий стул, особенно если в пище много жира.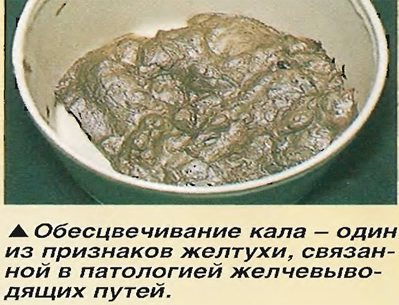 Прием пищи или сосание цветных предметов, таких как мелки или фломастеры, также может вызвать зеленый цвет в пищеварительном тракте и сделать стул зеленым.
Прием пищи или сосание цветных предметов, таких как мелки или фломастеры, также может вызвать зеленый цвет в пищеварительном тракте и сделать стул зеленым. Вспоминая последние несколько дней, какие продукты были съедены, обычно можно понять, что происходит (имейте в виду, что это не всегда должно быть из зеленой пищи: она также может быть синей, фиолетовой или черной).
Вспоминая последние несколько дней, какие продукты были съедены, обычно можно понять, что происходит (имейте в виду, что это не всегда должно быть из зеленой пищи: она также может быть синей, фиолетовой или черной).

 Если стул движется по кишечнику со здоровой скоростью, бактерии взаимодействуют с содержимым стула и окрашивают его в коричневый цвет. Любые изменения в этом процессе, например, во время болезни, могут означать, что стул обрабатывается по-другому и окажется другого цвета.
Если стул движется по кишечнику со здоровой скоростью, бактерии взаимодействуют с содержимым стула и окрашивают его в коричневый цвет. Любые изменения в этом процессе, например, во время болезни, могут означать, что стул обрабатывается по-другому и окажется другого цвета.

 Он характеризуется периодическими болями в животе и проблемами с дефекацией, которые трудно поддаются лечению. Признаки и симптомы СРК обычно не являются серьезными или опасными для жизни …
Он характеризуется периодическими болями в животе и проблемами с дефекацией, которые трудно поддаются лечению. Признаки и симптомы СРК обычно не являются серьезными или опасными для жизни …

 Лимфатическая система является защитным барьером всего организма человека и именно она первой встречает микробы и вирусы, которые могут поразить человека.
Лимфатическая система является защитным барьером всего организма человека и именно она первой встречает микробы и вирусы, которые могут поразить человека.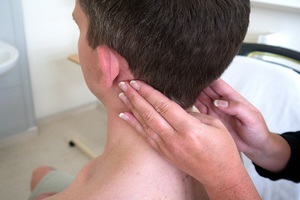 Прежде чем определить причины воспаления лимфоузлов, следует знать из чего, вообще, состоит лимфатическая система.
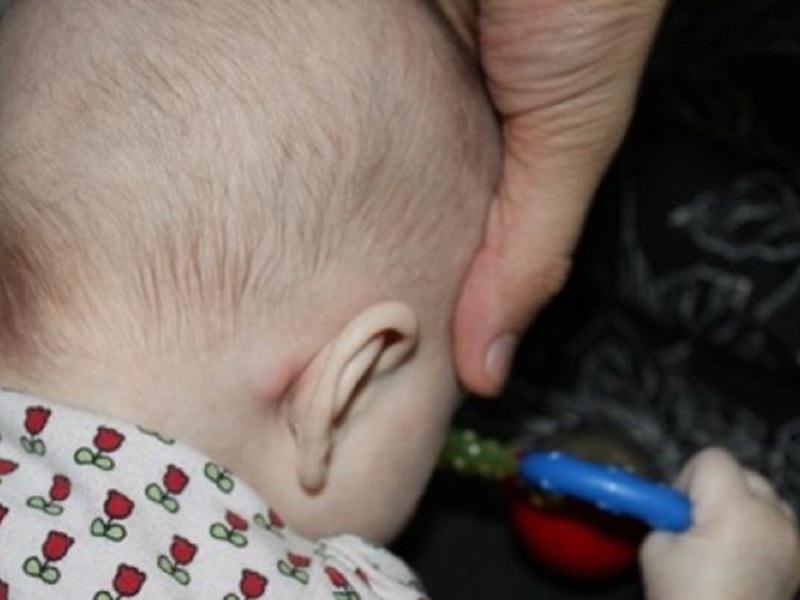
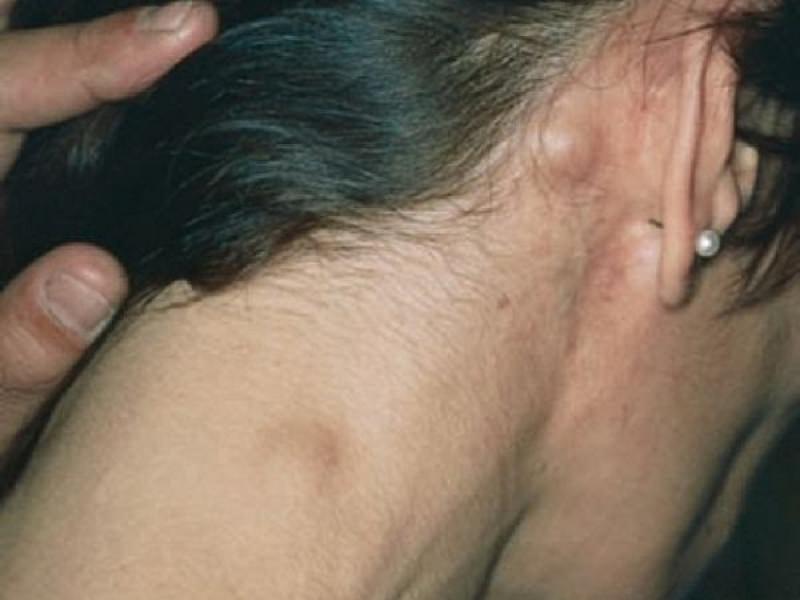
Прежде чем определить причины воспаления лимфоузлов, следует знать из чего, вообще, состоит лимфатическая система. Как уже говорилось, лимфатические узлы могут увеличиваться в размерах только после того, как в организм попадает инфекция. При это узел может увеличиваться до размеров горошины или грецкого ореха.
Как уже говорилось, лимфатические узлы могут увеличиваться в размерах только после того, как в организм попадает инфекция. При это узел может увеличиваться до размеров горошины или грецкого ореха. Если у больного определён лимфаденит, то для его лечения иногда достаточно простого симптоматического лечения, которое поможет снять основные болевые признаки и устранить воспалительный процесс.
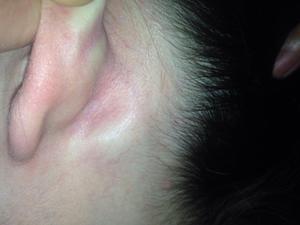
Если у больного определён лимфаденит, то для его лечения иногда достаточно простого симптоматического лечения, которое поможет снять основные болевые признаки и устранить воспалительный процесс.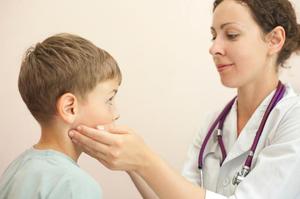 Лимфоузел у ребёнка может воспалиться по разным причинам. А потому, если у него заболело ухо, не занимайтесь самолечением, а немедленно обращайтесь к врачу.
Лимфоузел у ребёнка может воспалиться по разным причинам. А потому, если у него заболело ухо, не занимайтесь самолечением, а немедленно обращайтесь к врачу. Теперь вы знаете расположение лимфоузлов в области уха. И если у вас или ребёнка заболело ухо, нужно немедленно обратиться к врачу, вы тоже знаете. Но игнорировать симптомы болезни не стоит ни в коем случае.
Теперь вы знаете расположение лимфоузлов в области уха. И если у вас или ребёнка заболело ухо, нужно немедленно обратиться к врачу, вы тоже знаете. Но игнорировать симптомы болезни не стоит ни в коем случае.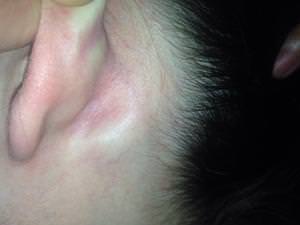 Лимфатическая система является защитным барьером всего организма человека и именно она первой встречает микробы и вирусы, которые могут поразить человека.
Лимфатическая система является защитным барьером всего организма человека и именно она первой встречает микробы и вирусы, которые могут поразить человека.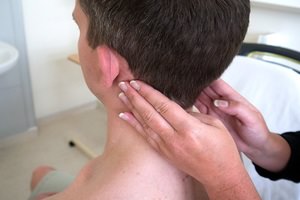 Прежде чем определить причины воспаления лимфоузлов, следует знать из чего, вообще, состоит лимфатическая система.
Прежде чем определить причины воспаления лимфоузлов, следует знать из чего, вообще, состоит лимфатическая система.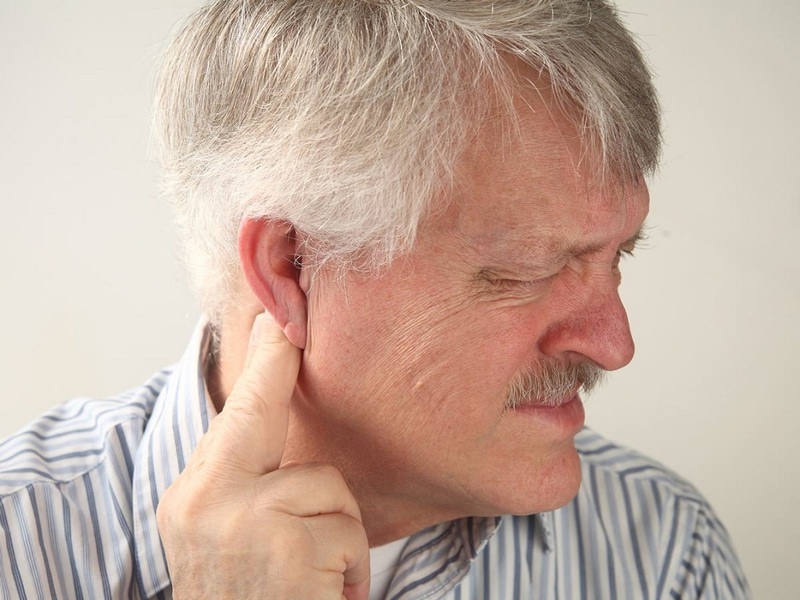

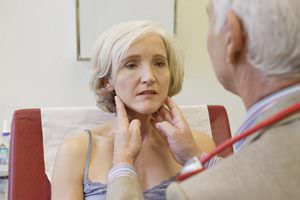 Как уже говорилось, лимфатические узлы могут увеличиваться в размерах только после того, как в организм попадает инфекция. При это узел может увеличиваться до размеров горошины или грецкого ореха.
Как уже говорилось, лимфатические узлы могут увеличиваться в размерах только после того, как в организм попадает инфекция. При это узел может увеличиваться до размеров горошины или грецкого ореха. Если у больного определён лимфаденит, то для его лечения иногда достаточно простого симптоматического лечения, которое поможет снять основные болевые признаки и устранить воспалительный процесс.
Если у больного определён лимфаденит, то для его лечения иногда достаточно простого симптоматического лечения, которое поможет снять основные болевые признаки и устранить воспалительный процесс.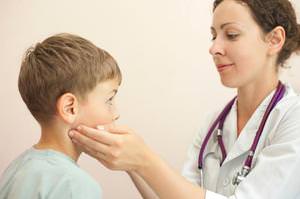 Лимфоузел у ребёнка может воспалиться по разным причинам. А потому, если у него заболело ухо, не занимайтесь самолечением, а немедленно обращайтесь к врачу.
Лимфоузел у ребёнка может воспалиться по разным причинам. А потому, если у него заболело ухо, не занимайтесь самолечением, а немедленно обращайтесь к врачу. Теперь вы знаете расположение лимфоузлов в области уха. И если у вас или ребёнка заболело ухо, нужно немедленно обратиться к врачу, вы тоже знаете. Но игнорировать симптомы болезни не стоит ни в коем случае.
Теперь вы знаете расположение лимфоузлов в области уха. И если у вас или ребёнка заболело ухо, нужно немедленно обратиться к врачу, вы тоже знаете. Но игнорировать симптомы болезни не стоит ни в коем случае. Один околоушной лимфоузел локализуется на передней части уха, ближе к щеке и скуле, второй (заушный) находится за раковиной, ближе к мочке.
Один околоушной лимфоузел локализуется на передней части уха, ближе к щеке и скуле, второй (заушный) находится за раковиной, ближе к мочке. Причины, по которым увеличены лимфоузлы возле уха, делятся в зависимости от заболеваний:
Причины, по которым увеличены лимфоузлы возле уха, делятся в зависимости от заболеваний:
 При наличии стоматологических заболеваний проводится санация ротовой полости.
При наличии стоматологических заболеваний проводится санация ротовой полости.



 Чаще всего возникает у людей старше 50 лет, но может встречаться и у молодых при рассеянном склерозе. Чаще встречается у женщин[5][6].
Чаще всего возникает у людей старше 50 лет, но может встречаться и у молодых при рассеянном склерозе. Чаще встречается у женщин[5][6]. Они ограничены зоной иннервации обычно второй и/или третьей ветвей тройничного нерва (в 5 % случаев — в области первой ветви). Боль чаще односторонняя, считается, что не переходит на другую сторону лица. Во время приступа больные «замирают», боясь шелохнуться и усилить боль, реже — растирают щёку. Часто боль вызывает спазм мышц лица поражённой стороны — болевой тик (франц. tic douloureux). В межприступный период боль отсутствует[5]. Но в период обострения предпочтительнее постельный режим.
Они ограничены зоной иннервации обычно второй и/или третьей ветвей тройничного нерва (в 5 % случаев — в области первой ветви). Боль чаще односторонняя, считается, что не переходит на другую сторону лица. Во время приступа больные «замирают», боясь шелохнуться и усилить боль, реже — растирают щёку. Часто боль вызывает спазм мышц лица поражённой стороны — болевой тик (франц. tic douloureux). В межприступный период боль отсутствует[5]. Но в период обострения предпочтительнее постельный режим. [источник не указан 1433 дня]
[источник не указан 1433 дня] Возможно привыкание и, как следствие, увеличение дозы. Возможно назначение окскарбазепина, синтезированного на основе карбамазепина и реже вызывающего побочные эффекты[5][7].
Возможно привыкание и, как следствие, увеличение дозы. Возможно назначение окскарбазепина, синтезированного на основе карбамазепина и реже вызывающего побочные эффекты[5][7].
 2347-2360. — ISSN 14602156. — DOI:10.1093/brain/124.12.2347.
2347-2360. — ISSN 14602156. — DOI:10.1093/brain/124.12.2347.
 Индивидуально подбираются анльгетики и успокаивающие средства, помогающие снять напряжение и боль. Если у пациента наблюдается хроническое воспаление тройничного нерва, обеспечивается целевое медикаментозное лечение, подавляющее причины-провокаторы заболевания:
Индивидуально подбираются анльгетики и успокаивающие средства, помогающие снять напряжение и боль. Если у пациента наблюдается хроническое воспаление тройничного нерва, обеспечивается целевое медикаментозное лечение, подавляющее причины-провокаторы заболевания: По данным ВОЗ во всем мире невралгией тройничного нерва страдает более 1 миллиона человек.
По данным ВОЗ во всем мире невралгией тройничного нерва страдает более 1 миллиона человек. Иногда больные, не в силах терпеть больше боль, заканчивают жизнь самоубийством. Даже в периоды ремиссий больные живут в страхе, опасаясь обострения заболевания, ходят, закрывая голову даже летом, не прикасаются к больной половине лица, не чистят зубы, не жуют на стороне поражения.
Иногда больные, не в силах терпеть больше боль, заканчивают жизнь самоубийством. Даже в периоды ремиссий больные живут в страхе, опасаясь обострения заболевания, ходят, закрывая голову даже летом, не прикасаются к больной половине лица, не чистят зубы, не жуют на стороне поражения. Причиной локального изменения оболочки нерва может быть также и давление опухолью на нерв, давление стенкой суженного костного канала, по которому проходит нерв. Оболочка может быть повреждена и при вирусных заболеваниях (герпес) или при рассеянном склерозе.
Причиной локального изменения оболочки нерва может быть также и давление опухолью на нерв, давление стенкой суженного костного канала, по которому проходит нерв. Оболочка может быть повреждена и при вирусных заболеваниях (герпес) или при рассеянном склерозе. Операция избавляет больного от боли навсегда или на длительное время. А ведь именно боль и является основной жалобой больного.
Операция избавляет больного от боли навсегда или на длительное время. А ведь именно боль и является основной жалобой больного. Даже в 50-60–е годы XX века после операций открытым доступом наблюдался большой процент серьезных осложнений, а послеоперационная смертность достигала 2-3 %. Хирургические методы лечения постепенно совершенствовались, становились все более безопасными.
Даже в 50-60–е годы XX века после операций открытым доступом наблюдался большой процент серьезных осложнений, а послеоперационная смертность достигала 2-3 %. Хирургические методы лечения постепенно совершенствовались, становились все более безопасными.
 Успех хирургического лечения зависит от четкой диагностики, тщательного отбора больных и строгого соблюдения хирургических технологий.
Успех хирургического лечения зависит от четкой диагностики, тщательного отбора больных и строгого соблюдения хирургических технологий. Весьма актуальны и практически значимы для невролога и современные подходы к классификации этих болевых синдромов, отражённые, в частности, в последней версии классификации Международного общества головной боли (МОГБ). Вместе с тем в ряде случаев в описательных характеристиках тех или иных форм лицевых болей уместно использование их определений из классификации Международной ассоциации изучения боли (МАИБ, 1994), которые в классификации МОГБ либо отсутствуют, либо представлены слишком кратко. С учётом того, что во многих случаях боли непосредственно в области лица сопровождаются болевыми проявлениями в других частях головы, вполне оправдано использование термина «прозокраниалгии».
Весьма актуальны и практически значимы для невролога и современные подходы к классификации этих болевых синдромов, отражённые, в частности, в последней версии классификации Международного общества головной боли (МОГБ). Вместе с тем в ряде случаев в описательных характеристиках тех или иных форм лицевых болей уместно использование их определений из классификации Международной ассоциации изучения боли (МАИБ, 1994), которые в классификации МОГБ либо отсутствуют, либо представлены слишком кратко. С учётом того, что во многих случаях боли непосредственно в области лица сопровождаются болевыми проявлениями в других частях головы, вполне оправдано использование термина «прозокраниалгии».

 Механизм противоболевого действия препарата связывают с его ингибирующим влиянием на потенциалзависимые натриевые каналы, в значительном количестве появляющиеся на демиелинизированных участках корешка тройничного нерва, подвергшегося компрессии. При этом ограничивается распространение высокочастотных разрядов болевых импульсов по корешку, угнетается передача этих сигналов в ядро спинального тракта тройничного нерва. Кроме того, существуют данные о тормозящем влиянии препарата на глутаматергическую систему гиппокампа. Карбамазепин высокоэффективен при невралгии тройничного нерва, но не лишен недостатков, к которым относят частое развитие побочных эффектов (сонливости, головокружения, атаксии, диплопии, изменения со стороны крови и др. На основе карбамазепина был синтезирован окскарбазепин, существенно реже вызывающий побочные эффекты.
Механизм противоболевого действия препарата связывают с его ингибирующим влиянием на потенциалзависимые натриевые каналы, в значительном количестве появляющиеся на демиелинизированных участках корешка тройничного нерва, подвергшегося компрессии. При этом ограничивается распространение высокочастотных разрядов болевых импульсов по корешку, угнетается передача этих сигналов в ядро спинального тракта тройничного нерва. Кроме того, существуют данные о тормозящем влиянии препарата на глутаматергическую систему гиппокампа. Карбамазепин высокоэффективен при невралгии тройничного нерва, но не лишен недостатков, к которым относят частое развитие побочных эффектов (сонливости, головокружения, атаксии, диплопии, изменения со стороны крови и др. На основе карбамазепина был синтезирован окскарбазепин, существенно реже вызывающий побочные эффекты. При тяжёлых обострениях наряду с карбамазепином применяют препараты, близкие по строению к ГАМК (натрия оксибутират), учитывая их центральное тормозное действие. При невралгическом статусе, помимо базисных препаратов, в качестве симптоматического средства используют диазепам, а также сосудистые препараты (трентал, никотиновая кислота и др.).
При тяжёлых обострениях наряду с карбамазепином применяют препараты, близкие по строению к ГАМК (натрия оксибутират), учитывая их центральное тормозное действие. При невралгическом статусе, помимо базисных препаратов, в качестве симптоматического средства используют диазепам, а также сосудистые препараты (трентал, никотиновая кислота и др.).
 В последние годы в литературе появились данные о благоприятных результатах при введении в мышечные триггерные участки ботулотоксина. Кроме того, применяют мануальную терапию (постизометрическую релаксацию).
В последние годы в литературе появились данные о благоприятных результатах при введении в мышечные триггерные участки ботулотоксина. Кроме того, применяют мануальную терапию (постизометрическую релаксацию). М.: ГЭОТАР-Медиа, 2018.
М.: ГЭОТАР-Медиа, 2018.
 Исследования продолжались от 4 до 12 недель. В большинстве исследований представляли результаты о позитивных исходах, которые пациенты с нейропатической болью отмечали как важные. Результаты были получены главным образом с участием пациентов после перенесённого опоясывающего лишая или с диабетическим повреждением нервов.
Исследования продолжались от 4 до 12 недель. В большинстве исследований представляли результаты о позитивных исходах, которые пациенты с нейропатической болью отмечали как важные. Результаты были получены главным образом с участием пациентов после перенесённого опоясывающего лишая или с диабетическим повреждением нервов.
 Что такое Межрёберная невралгия
Что такое Межрёберная невралгия
 Движения и изменение положения тела, кашель и глубокое дыхание не вызывают усиления сердечной боли, но могут сопровождаться нарушением ритма сердечных сокращений и изменением артериального давления. Для исключения вероятности сердечной патологии при наличии болей в грудной клетке или под левой лопаткой необходимо срочно сделать электрокардиограмму, иногда — рентгенографию.
Движения и изменение положения тела, кашель и глубокое дыхание не вызывают усиления сердечной боли, но могут сопровождаться нарушением ритма сердечных сокращений и изменением артериального давления. Для исключения вероятности сердечной патологии при наличии болей в грудной клетке или под левой лопаткой необходимо срочно сделать электрокардиограмму, иногда — рентгенографию.
 [3]
[3] Фото Depositphotos/PhotoXPress.ru
Фото Depositphotos/PhotoXPress.ru
 Выделения из носа обычно односторонние: вначале – жидкие, затем – вязкие и гнойные, иногда, впрочем, они сразу бывают гнойными. К другим симптомам относятся озноб, повышение температуры, ухудшение общего самочувствия.
Выделения из носа обычно односторонние: вначале – жидкие, затем – вязкие и гнойные, иногда, впрочем, они сразу бывают гнойными. К другим симптомам относятся озноб, повышение температуры, ухудшение общего самочувствия. Чтобы предупредить возможные осложнения, необходимо при появлении первых симптомов недуга не заниматься самолечением, а незамедлительно обратиться к отоларингологу.
Чтобы предупредить возможные осложнения, необходимо при появлении первых симптомов недуга не заниматься самолечением, а незамедлительно обратиться к отоларингологу. Если заболевание вызвано стрептококками, стафилококками или пневмококками, показана антибактериальная терапия. С этой целью применяются антибиотики, которые назначаются обычно при тяжелой форме гайморита, а при наличии у больного аллергии только после проведения специальных проб на чувствительность к ним организма.
Если заболевание вызвано стрептококками, стафилококками или пневмококками, показана антибактериальная терапия. С этой целью применяются антибиотики, которые назначаются обычно при тяжелой форме гайморита, а при наличии у больного аллергии только после проведения специальных проб на чувствительность к ним организма. Нерв может находиться в любом месте тела, и повреждение может быть вызвано несколькими причинами, в том числе:
Нерв может находиться в любом месте тела, и повреждение может быть вызвано несколькими причинами, в том числе: Боль может быть вызвана давлением кровеносного сосуда на нерв, где он встречается со стволом мозга. Это также может быть вызвано рассеянным склерозом, повреждением нерва или другими причинами.
Боль может быть вызвана давлением кровеносного сосуда на нерв, где он встречается со стволом мозга. Это также может быть вызвано рассеянным склерозом, повреждением нерва или другими причинами. Инфекция в определенной части тела также может поражать близлежащий нерв.Например, если у вас есть инфекция в зубе, она может повлиять на нерв и вызвать боль.
Инфекция в определенной части тела также может поражать близлежащий нерв.Например, если у вас есть инфекция в зубе, она может повлиять на нерв и вызвать боль. Ваш врач попросит вас описать боль и сообщить ему, как долго она была проблемой. Вам также нужно будет сообщить им обо всех принимаемых вами лекарствах и о любых других медицинских проблемах, которые у вас есть. Это связано с тем, что невралгия может быть симптомом другого заболевания, например диабета, рассеянного склероза или опоясывающего лишая.
Ваш врач попросит вас описать боль и сообщить ему, как долго она была проблемой. Вам также нужно будет сообщить им обо всех принимаемых вами лекарствах и о любых других медицинских проблемах, которые у вас есть. Это связано с тем, что невралгия может быть симптомом другого заболевания, например диабета, рассеянного склероза или опоясывающего лишая. Он показывает, насколько быстро сигналы проходят по вашим нервам.
Он показывает, насколько быстро сигналы проходят по вашим нервам. Некоторые виды невралгии со временем проходят. В настоящее время проводятся дополнительные исследования для разработки более эффективных методов лечения невралгии.
Некоторые виды невралгии со временем проходят. В настоящее время проводятся дополнительные исследования для разработки более эффективных методов лечения невралгии. Они обнаружили, что у кетамина значительно более длительное обезболивание через 2 недели, 1 месяц, 2 месяца и 3 месяца без серьезных побочных эффектов на срок до трех месяцев.В группе инфузии кетамина также было снижение использования карбамазепина на пациентов на .
Они обнаружили, что у кетамина значительно более длительное обезболивание через 2 недели, 1 месяц, 2 месяца и 3 месяца без серьезных побочных эффектов на срок до трех месяцев.В группе инфузии кетамина также было снижение использования карбамазепина на пациентов на .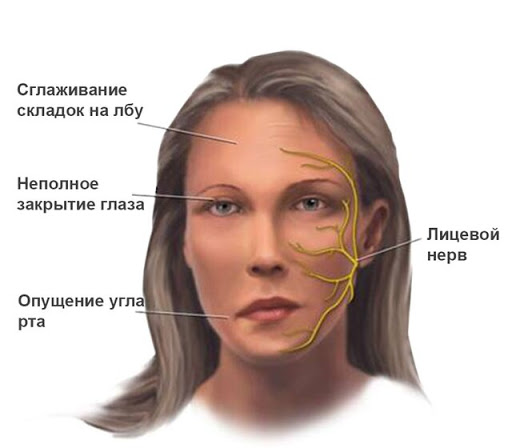 Это имеет смысл, потому что кетамин используется не по назначению, и в настоящее время нет руководящих принципов FDA по протоколу. Соответственно, вы обнаружите, что разные врачи используют кетамин по разным протоколам. Обратите внимание, что в этих исследованиях и тематических отчетах используется небольшая выборка, поэтому ваши результаты будут отличаться!
Это имеет смысл, потому что кетамин используется не по назначению, и в настоящее время нет руководящих принципов FDA по протоколу. Соответственно, вы обнаружите, что разные врачи используют кетамин по разным протоколам. Обратите внимание, что в этих исследованиях и тематических отчетах используется небольшая выборка, поэтому ваши результаты будут отличаться!
 «Сравнительное исследование между внутривенным введением кетамина и лидокаина в борьбе с рефрактерной невралгией тройничного нерва.» Журнал анестезии и клинических исследований , vol. 08, нет. 08, 2017, DOI: 10.4172 / 2155-6148.1000746.
«Сравнительное исследование между внутривенным введением кетамина и лидокаина в борьбе с рефрактерной невралгией тройничного нерва.» Журнал анестезии и клинических исследований , vol. 08, нет. 08, 2017, DOI: 10.4172 / 2155-6148.1000746. Обычно у человека, страдающего от боли, связанной с клиновидно-небным ганглием, также наблюдаются стоматологические симптомы, характеризующиеся болью в зубе или зубах, а также прилегающих тканях десен. В этой статье будет описана нейроанатомия, а также признаки и симптомы, общие для данного расстройства, и предлагается провести тестирование ганглия при головной и / или зубной боли, которые иначе не диагностируются.
Обычно у человека, страдающего от боли, связанной с клиновидно-небным ганглием, также наблюдаются стоматологические симптомы, характеризующиеся болью в зубе или зубах, а также прилегающих тканях десен. В этой статье будет описана нейроанатомия, а также признаки и симптомы, общие для данного расстройства, и предлагается провести тестирование ганглия при головной и / или зубной боли, которые иначе не диагностируются. Клиновидно-небный ганглий получает три нервных корешка: чувствительный корешок от клиновидно-небных ветвей верхнечелюстного нерва, моторный корешок, происходящий от промежуточного нерва, который является частью лицевого нерва через большой каменистый нерв, и симпатический корешок, который состоит из симпатические постганглионарные (эфферентные) волокна от верхнего шейного ганглия (см. рисунок 1).
Клиновидно-небный ганглий получает три нервных корешка: чувствительный корешок от клиновидно-небных ветвей верхнечелюстного нерва, моторный корешок, происходящий от промежуточного нерва, который является частью лицевого нерва через большой каменистый нерв, и симпатический корешок, который состоит из симпатические постганглионарные (эфферентные) волокна от верхнего шейного ганглия (см. рисунок 1). рисунок 2).Постганглионарные парасимпатические волокна также идут к слезной железе через ветвь верхнечелюстного нерва, которая затем соединяется с ветвью глазного нерва (слезный нерв), достигающей слезной железы. Небные нервы посылают секретомоторные волокна в носовые и глоточные железы, и все они являются ветвями верхнечелюстного нерва.
рисунок 2).Постганглионарные парасимпатические волокна также идут к слезной железе через ветвь верхнечелюстного нерва, которая затем соединяется с ветвью глазного нерва (слезный нерв), достигающей слезной железы. Небные нервы посылают секретомоторные волокна в носовые и глоточные железы, и все они являются ветвями верхнечелюстного нерва. Фактически, случай, представленный в этой статье, относился к боли в правом височном сухожилии, но блокирование болезненного сухожилия не повлияло на боль.
Фактически, случай, представленный в этой статье, относился к боли в правом височном сухожилии, но блокирование болезненного сухожилия не повлияло на боль.
 Во время обследования он принимал десять рецептурных лекарств, ни одно из которых не принесло облегчения. Интересно отметить, что начало боли всегда начиналось с ткани десны правой верхней челюсти и длилось десять месяцев.Я инфильтрировал 2 кубика Marcaine ® в область правого височного сухожилия без какого-либо обезболивания. Хотя в височном сухожилии присутствовала скелетно-мышечная боль, она не была источником боли, а скорее относилась к месту боли в этом месте.
Во время обследования он принимал десять рецептурных лекарств, ни одно из которых не принесло облегчения. Интересно отметить, что начало боли всегда начиналось с ткани десны правой верхней челюсти и длилось десять месяцев.Я инфильтрировал 2 кубика Marcaine ® в область правого височного сухожилия без какого-либо обезболивания. Хотя в височном сухожилии присутствовала скелетно-мышечная боль, она не была источником боли, а скорее относилась к месту боли в этом месте. Это свидетельствовало о том, что раздражение клиновидно-небного ганглия через слизистую носа может вызывать головную боль у некоторых чувствительных пациентов.
Это свидетельствовало о том, что раздражение клиновидно-небного ганглия через слизистую носа может вызывать головную боль у некоторых чувствительных пациентов.
 12
12 
 1 Причины лицевой боли перечислены во вставке 1.
1 Причины лицевой боли перечислены во вставке 1. Поражение должно быть на той стороне, где возникает боль, если боль односторонняя 4 , или, если она двусторонняя, скорее всего, вызвана системным заболеванием (например, хроническим менингитом) или имеет психогенное происхождение.
Поражение должно быть на той стороне, где возникает боль, если боль односторонняя 4 , или, если она двусторонняя, скорее всего, вызвана системным заболеванием (например, хроническим менингитом) или имеет психогенное происхождение. Аллергический синусит обычно поддается интраназальным кортикостероидам. Иногда, когда боль не проходит, по настоянию пациента проводят удаление зуба или дорогостоящую терапию корневых каналов. Это неизбежно не снимает боли.Помимо стоматологических последствий, эти инвазивные процедуры могут усилить боль и привести к хронической рефракционной боли. Боль в лобной пазухе ощущается над глазницей. Это неотложная медицинская помощь, требующая срочной декомпрессии, если она сопровождается периорбитальным отеком.
Аллергический синусит обычно поддается интраназальным кортикостероидам. Иногда, когда боль не проходит, по настоянию пациента проводят удаление зуба или дорогостоящую терапию корневых каналов. Это неизбежно не снимает боли.Помимо стоматологических последствий, эти инвазивные процедуры могут усилить боль и привести к хронической рефракционной боли. Боль в лобной пазухе ощущается над глазницей. Это неотложная медицинская помощь, требующая срочной декомпрессии, если она сопровождается периорбитальным отеком. Иногда наблюдается постоянная тупая боль в триггерной зоне или у пациента может отсутствовать симптоматика между приступами боли. Боль может усиливаться от еды, питья или движений челюстей, имитируя острый пульпит.
Иногда наблюдается постоянная тупая боль в триггерной зоне или у пациента может отсутствовать симптоматика между приступами боли. Боль может усиливаться от еды, питья или движений челюстей, имитируя острый пульпит.
 5 Пациентов следует часто осматривать, поскольку может возникнуть токсичность лекарств. Мониторинг уровней в сыворотке не имеет большого значения. Новые противосудорожные средства (например, габапентин, прегабалин и ламотриджин) обычно эффективны, хорошо переносятся и обладают низкой токсичностью. 6 Использование инфильтративной местной анестезии или регионарной блокады нерва (бупивакаин плюс кортикостероид) вблизи триггерной зоны может обеспечить кратковременное облегчение боли, когда другие лекарственные препараты не помогают.
5 Пациентов следует часто осматривать, поскольку может возникнуть токсичность лекарств. Мониторинг уровней в сыворотке не имеет большого значения. Новые противосудорожные средства (например, габапентин, прегабалин и ламотриджин) обычно эффективны, хорошо переносятся и обладают низкой токсичностью. 6 Использование инфильтративной местной анестезии или регионарной блокады нерва (бупивакаин плюс кортикостероид) вблизи триггерной зоны может обеспечить кратковременное облегчение боли, когда другие лекарственные препараты не помогают. 6
6  Часто реагирует на введение карбамазепина.
Часто реагирует на введение карбамазепина. Трамадол или блокада регионарного нерва могут быть эффективны при рефракционной боли.
Трамадол или блокада регионарного нерва могут быть эффективны при рефракционной боли. Это может проявляться в виде хромоты при жевании вместе с постоянной односторонней головной болью и диффузной болью вокруг уха.Боль, возникающая во время еды, является следствием вовлечения СМИ в жевательную артерию. Необходимо провести биопсию височной артерии, но гистопатология часто не позволяет идентифицировать поражение при наличии заболевания, поскольку могут возникнуть «пропускаемые» поражения. Ожидание положительного результата перед началом лечения может привести к необратимому повреждению глаз из-за одновременного воспаления глазных артерий. Присутствие болезненности и гиперчувствительности над поверхностной височной артерией вместе с повышенной скоростью оседания эритроцитов (СОЭ) требует немедленного начала перорального приема преднизолона (обычно 50 мг в день).Доза преднизолона титруется в зависимости от СОЭ и клинического ответа, и часто бывает необходимо продолжать лекарственную терапию более шести месяцев.
Это может проявляться в виде хромоты при жевании вместе с постоянной односторонней головной болью и диффузной болью вокруг уха.Боль, возникающая во время еды, является следствием вовлечения СМИ в жевательную артерию. Необходимо провести биопсию височной артерии, но гистопатология часто не позволяет идентифицировать поражение при наличии заболевания, поскольку могут возникнуть «пропускаемые» поражения. Ожидание положительного результата перед началом лечения может привести к необратимому повреждению глаз из-за одновременного воспаления глазных артерий. Присутствие болезненности и гиперчувствительности над поверхностной височной артерией вместе с повышенной скоростью оседания эритроцитов (СОЭ) требует немедленного начала перорального приема преднизолона (обычно 50 мг в день).Доза преднизолона титруется в зависимости от СОЭ и клинического ответа, и часто бывает необходимо продолжать лекарственную терапию более шести месяцев. Это всегда следует учитывать, особенно у молодых людей, у которых есть другие неврологические нарушения. МРТ обычно используется для диагностики этого состояния.
Это всегда следует учитывать, особенно у молодых людей, у которых есть другие неврологические нарушения. МРТ обычно используется для диагностики этого состояния. Может присутствовать триггерная точка и мышечная усталость при жевании.
Может присутствовать триггерная точка и мышечная усталость при жевании.
 Депрессия и тревога чаще встречаются у одиноких пожилых женщин, хотя наблюдаются в любом возрасте. Кроме того, есть небольшое количество пациентов, которым невозможно поставить диагноз. Трициклические антидепрессанты в низких дозах, принимаемые перед сном, вместе с поддерживающей средой часто приводят к значительному уменьшению боли у этих пациентов.
Депрессия и тревога чаще встречаются у одиноких пожилых женщин, хотя наблюдаются в любом возрасте. Кроме того, есть небольшое количество пациентов, которым невозможно поставить диагноз. Трициклические антидепрессанты в низких дозах, принимаемые перед сном, вместе с поддерживающей средой часто приводят к значительному уменьшению боли у этих пациентов. Если улучшения не происходит, боль, вероятно, имеет центральное происхождение.
Если улучшения не происходит, боль, вероятно, имеет центральное происхождение.

 Эти файлы будут иметь «PDF» в скобках вместе с размером файла для загрузки. Чтобы открыть файл PDF, вам понадобится совместимое программное обеспечение, такое как Adobe Reader. Если у вас его нет, вы можете бесплатно загрузить Adobe Reader.
Эти файлы будут иметь «PDF» в скобках вместе с размером файла для загрузки. Чтобы открыть файл PDF, вам понадобится совместимое программное обеспечение, такое как Adobe Reader. Если у вас его нет, вы можете бесплатно загрузить Adobe Reader. Кластеры атак могут длиться несколько часов. Боль возникает в тех областях лица, где тройничный нерв обеспечивает нормальную чувствительность: щеки, нос, челюсть, зубы, десны и губы, а также глаза и лоб. Это состояние вызывает внезапную, резкую и очень сильную боль, обычно только на одной стороне лица. Пациенты описывают боль как ощущение колющей, поражающей электрическим током, жжения, раздавливания, взрыва или стреляющей боли. У людей с этим заболеванием вначале могут наблюдаться короткие легкие приступы, но невралгия тройничного нерва может прогрессировать, вызывая более длительные и частые приступы боли.Когда возникают повторяющиеся приступы сильной боли, пострадавшие часто должны прекратить то, что они делают, сесть и обычно не могут разговаривать с другими, пока симптомы не исчезнут. Если не лечить, состояние имеет тенденцию к ухудшению со временем и требует увеличения доз лекарств, хотя у некоторых пациентов со временем может происходить спонтанная ремиссия симптомов. Невралгия тройничного нерва поражает женщин чаще, чем мужчин, и чаще встречается у людей старше 50 лет.
Кластеры атак могут длиться несколько часов. Боль возникает в тех областях лица, где тройничный нерв обеспечивает нормальную чувствительность: щеки, нос, челюсть, зубы, десны и губы, а также глаза и лоб. Это состояние вызывает внезапную, резкую и очень сильную боль, обычно только на одной стороне лица. Пациенты описывают боль как ощущение колющей, поражающей электрическим током, жжения, раздавливания, взрыва или стреляющей боли. У людей с этим заболеванием вначале могут наблюдаться короткие легкие приступы, но невралгия тройничного нерва может прогрессировать, вызывая более длительные и частые приступы боли.Когда возникают повторяющиеся приступы сильной боли, пострадавшие часто должны прекратить то, что они делают, сесть и обычно не могут разговаривать с другими, пока симптомы не исчезнут. Если не лечить, состояние имеет тенденцию к ухудшению со временем и требует увеличения доз лекарств, хотя у некоторых пациентов со временем может происходить спонтанная ремиссия симптомов. Невралгия тройничного нерва поражает женщин чаще, чем мужчин, и чаще встречается у людей старше 50 лет.
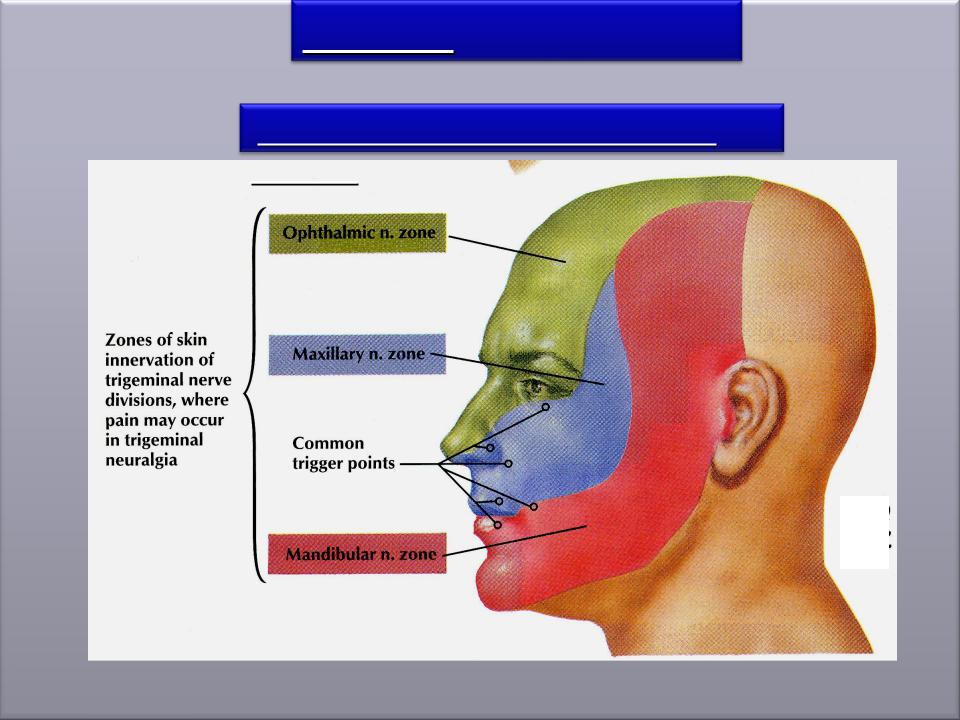 Если эта постоянная ноющая или жгучая боль является наиболее характерной чертой, пациентам часто ставят диагноз атипичная лицевая боль или невралгия тройничного нерва 2 типа.
Если эта постоянная ноющая или жгучая боль является наиболее характерной чертой, пациентам часто ставят диагноз атипичная лицевая боль или невралгия тройничного нерва 2 типа.
 Несмотря на то, что компрессия сосудов является наиболее частой причиной, важно исключить опухоль, рассеянный склероз, поражения основания черепа, инфекции, патологию пазух, височно-нижнечелюстной сустав и патологию челюсти. Обнаружение сдавления сосудов тройничного нерва на МРТ не является на 100% надежным для определения причины симптомов по нескольким причинам. Используемые в настоящее время МРТ-снимки не обладают достаточным разрешением, чтобы определить, сдавлен ли нерв или просто лежит рядом с кровеносным сосудом.Также может быть трудно определить, является ли кровеносный сосуд, прилегающий к тройничному нерву, артерией или веной, и вызывает ли он раздражение и повышенную возбудимость нерва, которые обычно являются причиной симптомов.
Несмотря на то, что компрессия сосудов является наиболее частой причиной, важно исключить опухоль, рассеянный склероз, поражения основания черепа, инфекции, патологию пазух, височно-нижнечелюстной сустав и патологию челюсти. Обнаружение сдавления сосудов тройничного нерва на МРТ не является на 100% надежным для определения причины симптомов по нескольким причинам. Используемые в настоящее время МРТ-снимки не обладают достаточным разрешением, чтобы определить, сдавлен ли нерв или просто лежит рядом с кровеносным сосудом.Также может быть трудно определить, является ли кровеносный сосуд, прилегающий к тройничному нерву, артерией или веной, и вызывает ли он раздражение и повышенную возбудимость нерва, которые обычно являются причиной симптомов. Хирургия невралгии тройничного нерва чаще всего включает микрососудистую декомпрессию тройничного нерва, которая представляет собой оперативную процедуру для защиты нерва от раздражения окружающим кровеносным сосудом. Другие варианты хирургии тройничного нерва включают невролиз, то есть частичное повреждение нерва инъекцией алкоголя, баллонным сжатием или радиочастотным нагреванием / сжиганием путем проведения зонда через щеку в тройничный нерв.
Хирургия невралгии тройничного нерва чаще всего включает микрососудистую декомпрессию тройничного нерва, которая представляет собой оперативную процедуру для защиты нерва от раздражения окружающим кровеносным сосудом. Другие варианты хирургии тройничного нерва включают невролиз, то есть частичное повреждение нерва инъекцией алкоголя, баллонным сжатием или радиочастотным нагреванием / сжиганием путем проведения зонда через щеку в тройничный нерв.
 Таким образом, некоторым SLP остается распоряжаться той информацией, которая у них есть, и чем дольше я работаю в этой профессии, я вижу, что SLP пытаются обойтись практически без информации. Это просто не крутые ребята! Некоторые даже не анализируют графики! Просто услышав от прохожего, что Мэгги Сью задыхается от еды, смотрела на нее в столовой 45 минут, принимала административное решение, что ей лучше пить густые жидкости с медом, а тем временем пациентка и ее семья переворачивают абсолют. дерьмо! Нет! Нет! и нет!! (И если вы думаете, что я лгу, прошу прощения сообщить, что это действительно печальное положение дел на некоторых ОЯТ).
Таким образом, некоторым SLP остается распоряжаться той информацией, которая у них есть, и чем дольше я работаю в этой профессии, я вижу, что SLP пытаются обойтись практически без информации. Это просто не крутые ребята! Некоторые даже не анализируют графики! Просто услышав от прохожего, что Мэгги Сью задыхается от еды, смотрела на нее в столовой 45 минут, принимала административное решение, что ей лучше пить густые жидкости с медом, а тем временем пациентка и ее семья переворачивают абсолют. дерьмо! Нет! Нет! и нет!! (И если вы думаете, что я лгу, прошу прощения сообщить, что это действительно печальное положение дел на некоторых ОЯТ). Я собираюсь поговорить о том, что он делает, как его оценивать и как он может помочь в определении вашего лечения.
Я собираюсь поговорить о том, что он делает, как его оценивать и как он может помочь в определении вашего лечения. )
) (Спасибо доктору Кейт Кривал за то, что исправила это для меня!)
(Спасибо доктору Кейт Кривал за то, что исправила это для меня!) Вы также можете положить руку ему под челюсть и попросить его напрячь мышцы нижней челюсти, чтобы почувствовать способность напрягать дно рта, таким образом, примерно оценивая подъязычную мышцу.
Вы также можете положить руку ему под челюсть и попросить его напрячь мышцы нижней челюсти, чтобы почувствовать способность напрягать дно рта, таким образом, примерно оценивая подъязычную мышцу. Возможны также NMES или EMST.
Возможны также NMES или EMST. Лекарства могут первоначально облегчить боль, но для долгосрочного облегчения часто требуется хирургическое вмешательство.
Лекарства могут первоначально облегчить боль, но для долгосрочного облегчения часто требуется хирургическое вмешательство. Обязательно обратитесь к нейрохирургу, специализирующемуся на лицевой боли, который сможет различить.
Обязательно обратитесь к нейрохирургу, специализирующемуся на лицевой боли, который сможет различить. Подобно статике в телефонной линии, эти нарушения нарушают нормальный сигнал нерва и вызывают боль. Чаще всего повреждение происходит от кровеносного сосуда, сдавливающего нерв. Другие причины включают старение, рассеянный склероз и близлежащие опухоли.
Подобно статике в телефонной линии, эти нарушения нарушают нормальный сигнал нерва и вызывают боль. Чаще всего повреждение происходит от кровеносного сосуда, сдавливающего нерв. Другие причины включают старение, рассеянный склероз и близлежащие опухоли. Если боль не возникает при онемении области, диагностируется языковоглоточная невралгия.
Если боль не возникает при онемении области, диагностируется языковоглоточная невралгия. Побочные эффекты могут включать сонливость, неустойчивость, тошноту, кожную сыпь и нарушения со стороны крови. Таким образом, пациенты контролируются с помощью периодических анализов крови, чтобы гарантировать, что уровни лекарства остаются безопасными. Для купирования боли может потребоваться множественная лекарственная терапия (например, тегретол и амитриптилин).
Побочные эффекты могут включать сонливость, неустойчивость, тошноту, кожную сыпь и нарушения со стороны крови. Таким образом, пациенты контролируются с помощью периодических анализов крови, чтобы гарантировать, что уровни лекарства остаются безопасными. Для купирования боли может потребоваться множественная лекарственная терапия (например, тегретол и амитриптилин). Это обнажает нерв в его связи со стволом мозга. Кровеносный сосуд (иногда опухоль) часто сдавливает нерв (рис. 2). После того, как нерв освобожден от сдавливания, его защищают небольшой тефлоновой губкой (рис. 3). Губка остается в мозгу навсегда.
Это обнажает нерв в его связи со стволом мозга. Кровеносный сосуд (иногда опухоль) часто сдавливает нерв (рис. 2). После того, как нерв освобожден от сдавливания, его защищают небольшой тефлоновой губкой (рис. 3). Губка остается в мозгу навсегда. Подобно операции МВД, в задней части черепа делается небольшое отверстие. Если кровеносный сосуд, сдавливающий нерв, не обнаружен или его нельзя легко переместить, хирург может перерезать нерв. Обнаруживается и перерезается языкоглоточный нерв. Затем стимулирующий зонд используется для идентификации только сенсорных корешков блуждающего нерва.Сенсорные корневые волокна, которые передают сигналы боли в мозг, разрываются. Блуждающий нерв не перерезан полностью.
Подобно операции МВД, в задней части черепа делается небольшое отверстие. Если кровеносный сосуд, сдавливающий нерв, не обнаружен или его нельзя легко переместить, хирург может перерезать нерв. Обнаруживается и перерезается языкоглоточный нерв. Затем стимулирующий зонд используется для идентификации только сенсорных корешков блуждающего нерва.Сенсорные корневые волокна, которые передают сигналы боли в мозг, разрываются. Блуждающий нерв не перерезан полностью. В тот же день пациенты уходят домой.
В тот же день пациенты уходят домой.













 Статьи по теме
Статьи по теме





 ПОСЛЕ ТРАВМЫ связок и суставов. ЛЕЧЕНИЕ.
ПОСЛЕ ТРАВМЫ связок и суставов. ЛЕЧЕНИЕ.



 Второе место среди поводов, почему болит под левой лопаткой и немеет рука, является ИБС (ишемическая болезнь сердца). Кардиалгия при инфаркте миокарда и стенокардии возникает за грудиной, но иррадиирует (отражается) под левую лопатку. Приступ возникает от физической нагрузки (например, подъема по лестнице), боль носит сжимающий, давящий характер, распространяется в угол челюсти, в левую руку, в шею слева. Часто боли сопровождают одышка, холодный пот, страх и паника. Страдания прекращаются после приема нитратов и отдыха.
Второе место среди поводов, почему болит под левой лопаткой и немеет рука, является ИБС (ишемическая болезнь сердца). Кардиалгия при инфаркте миокарда и стенокардии возникает за грудиной, но иррадиирует (отражается) под левую лопатку. Приступ возникает от физической нагрузки (например, подъема по лестнице), боль носит сжимающий, давящий характер, распространяется в угол челюсти, в левую руку, в шею слева. Часто боли сопровождают одышка, холодный пот, страх и паника. Страдания прекращаются после приема нитратов и отдыха. Растяжение связок кисти руки — это проблема, которая часто встречается не только у взрослых, но и у детей.
Растяжение связок кисти руки — это проблема, которая часто встречается не только у взрослых, но и у детей.
 К характерным симптомам растяжения связок кисти руки относят следующие:
К характерным симптомам растяжения связок кисти руки относят следующие: Обеспечить полную неподвижность пораженной кисти. Для этого понадобится повязка на кисть руки при растяжении. Лучше всего подойдут эластичные бинты. При их отсутствии можно воспользоваться платком или шарфом. Это нужно сделать так, чтоб не нарушить кровоснабжение пораженного участка. При правильном наложении повязки кожа должна быть теплой и без синюшности.
Обеспечить полную неподвижность пораженной кисти. Для этого понадобится повязка на кисть руки при растяжении. Лучше всего подойдут эластичные бинты. При их отсутствии можно воспользоваться платком или шарфом. Это нужно сделать так, чтоб не нарушить кровоснабжение пораженного участка. При правильном наложении повязки кожа должна быть теплой и без синюшности. Начинают процесс с циркулярного цикла оборотов бинта вокруг запястья.
Начинают процесс с циркулярного цикла оборотов бинта вокруг запястья. Компресс на поврежденный участок из сырого картофеля и лука. Для приготовления понадобится головка репчатого лука и большой картофель. Ингредиенты следует измельчить и добавить немного свежей или квашенной капусты. Затем нужно взять глину и разбавить кефиром. Все ингредиенты перемешать и наложить средство на больной сустав на ночь.
Компресс на поврежденный участок из сырого картофеля и лука. Для приготовления понадобится головка репчатого лука и большой картофель. Ингредиенты следует измельчить и добавить немного свежей или квашенной капусты. Затем нужно взять глину и разбавить кефиром. Все ингредиенты перемешать и наложить средство на больной сустав на ночь. Период реабилитации имеет особое значение при лечении растяжения. Травмированный участок длительное время находился в неподвижном состоянии, поэтому разработка кисти руки после растяжения играет важную роль.
Период реабилитации имеет особое значение при лечении растяжения. Травмированный участок длительное время находился в неподвижном состоянии, поэтому разработка кисти руки после растяжения играет важную роль. При лечении растяжения особое значение имеет реабилитационный период. Он заключается в разработке травмированного участка, который долго оставался неподвижным.
При лечении растяжения особое значение имеет реабилитационный период. Он заключается в разработке травмированного участка, который долго оставался неподвижным. При травме применяются народные средства в восстановительном периоде. На стадии острой боли не стоит отказываться от лекарств.
При травме применяются народные средства в восстановительном периоде. На стадии острой боли не стоит отказываться от лекарств. ↑
↑ Лечение должно быть комплексным. Применяйте разные методы для восстановления. Никакой форум вам не поможет в лечении, нужна помощь врача, ведь перелом так просто не проходит.
Лечение должно быть комплексным. Применяйте разные методы для восстановления. Никакой форум вам не поможет в лечении, нужна помощь врача, ведь перелом так просто не проходит. У спортсменов чаще обычного встречается проблема – говорят в простонародье “раскистилась, развилась рука”. Упражнения сильно увеличивают риск растяжения запястья, от того страдают и жилы.
У спортсменов чаще обычного встречается проблема – говорят в простонародье “раскистилась, развилась рука”. Упражнения сильно увеличивают риск растяжения запястья, от того страдают и жилы. ↑
↑ Принципы неотложной помощи:
Принципы неотложной помощи:
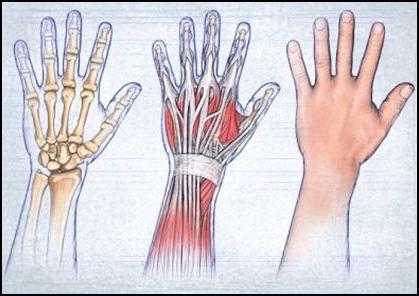
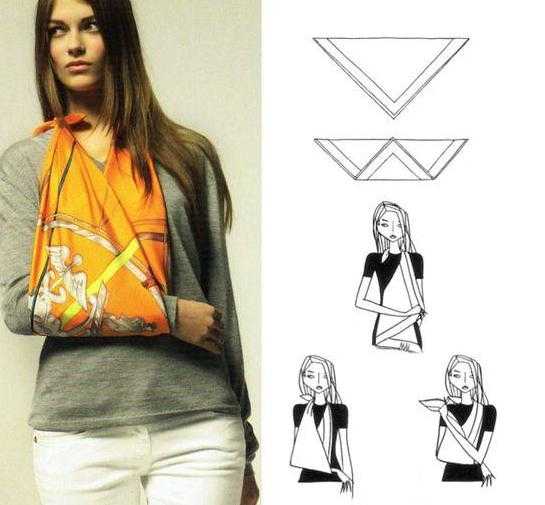

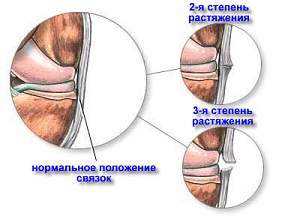

 «Еда»
«Еда» В Венгрии, откуда это блюдо родом, его готовят с добавлением копченого шпика и различных овощей. Гуляш – это по сути обычное тушеное мясо, которое можно готовить как в кастрюле, так и на сковороде, в зависимости от только, сколько хотят получить гуляша в конечном итоге. На гарнир можно сварить и подать гречу или картошку. Это блюдо было очень популярно в СССР. Видимо, из-за того, что оно состоит из простых продуктов. Но несмотря на простоту приготовления гуляш имеет прекрасный вкус. Нежное и сочное мясо отлично сочетается с томатной подливкой. Жареная свинина, как самостоятельное блюдо имеет свои достоинства, а гуляш можно приготовить и к праздничному столу, и к простому семейному ужину. Мой сын говорит, что я готовлю гуляш из свинины вкусно, как в детском саду. Если бы я не знала, что это комплимент, наверняка бы обиделась.
В Венгрии, откуда это блюдо родом, его готовят с добавлением копченого шпика и различных овощей. Гуляш – это по сути обычное тушеное мясо, которое можно готовить как в кастрюле, так и на сковороде, в зависимости от только, сколько хотят получить гуляша в конечном итоге. На гарнир можно сварить и подать гречу или картошку. Это блюдо было очень популярно в СССР. Видимо, из-за того, что оно состоит из простых продуктов. Но несмотря на простоту приготовления гуляш имеет прекрасный вкус. Нежное и сочное мясо отлично сочетается с томатной подливкой. Жареная свинина, как самостоятельное блюдо имеет свои достоинства, а гуляш можно приготовить и к праздничному столу, и к простому семейному ужину. Мой сын говорит, что я готовлю гуляш из свинины вкусно, как в детском саду. Если бы я не знала, что это комплимент, наверняка бы обиделась.
 Возьмите для этого блюда одну большую луковицу или две маленьких.
Возьмите для этого блюда одну большую луковицу или две маленьких. [/wpmfc_cab_sd]
[/wpmfc_cab_sd] Его можно посыпать рубленым укропом или петрушкой. В основном гуляш подают с гарниром. Это может быть тушеная картошка, картофельное пюре, отварной рис, гречка, перловка или любые макаронные изделия.
Его можно посыпать рубленым укропом или петрушкой. В основном гуляш подают с гарниром. Это может быть тушеная картошка, картофельное пюре, отварной рис, гречка, перловка или любые макаронные изделия.
 Приятного аппетита!
Приятного аппетита! А на гарнир к мясному гуляшу очень хорошо подать картофельное пюре, пожалуй, гуляш с картофельным пюре — идеальный вариант! Также, вполне неплохо на гарнир подойдет рис или макароны. А еще лучше чередуйте гарниры, тогда никто не догадается, что на столе через день один и тот же гуляш, только под разными соусами, вернее, с разными гарнирами
А на гарнир к мясному гуляшу очень хорошо подать картофельное пюре, пожалуй, гуляш с картофельным пюре — идеальный вариант! Также, вполне неплохо на гарнир подойдет рис или макароны. А еще лучше чередуйте гарниры, тогда никто не догадается, что на столе через день один и тот же гуляш, только под разными соусами, вернее, с разными гарнирами  л.
л.



 Мясо получается нежным и сочным, приправленным чесноком и специями. Готовится блюдо на сковороде, не долго, практически 30-40 минут, этого достаточно, чтобы мясо приготовилось и таяло во рту. Подлива получается густая с насыщенным мясным и томатным вкусом. Она сделает любой гарнир, невероятно сочным и вкусным.
Мясо получается нежным и сочным, приправленным чесноком и специями. Готовится блюдо на сковороде, не долго, практически 30-40 минут, этого достаточно, чтобы мясо приготовилось и таяло во рту. Подлива получается густая с насыщенным мясным и томатным вкусом. Она сделает любой гарнир, невероятно сочным и вкусным. Лук мелко нашинкуем.
Лук мелко нашинкуем.


 готового блюда. В таблице приведены усредненные данные на которые можно ориентироваться и узнать сколько калорий в гуляше из мяса свинины.
готового блюда. В таблице приведены усредненные данные на которые можно ориентироваться и узнать сколько калорий в гуляше из мяса свинины.
 Если мясо будет с какой-либо другой части, то, возможно, потребуется потушить подольше.
Если мясо будет с какой-либо другой части, то, возможно, потребуется потушить подольше. Как и все хорошее, гуляш теперь делают во всем мире, и, как и пицца, спагетти, шницель и гамбургеры, есть как хорошие, так и плохие версии гуляша. Мой рецепт один из хороших, он очень похож на венгерский гуляш. Когда-нибудь я поеду в Венгрию и напишу статью о том, как приготовить венгерские гулы (гуляш). А пока рецепта «американского» гуляша должно хватить.
Как и все хорошее, гуляш теперь делают во всем мире, и, как и пицца, спагетти, шницель и гамбургеры, есть как хорошие, так и плохие версии гуляша. Мой рецепт один из хороших, он очень похож на венгерский гуляш. Когда-нибудь я поеду в Венгрию и напишу статью о том, как приготовить венгерские гулы (гуляш). А пока рецепта «американского» гуляша должно хватить. Лучшее мясо для этого блюда — говяжья рулька / голень или другое твердое мясо. Коллаген, содержащийся в жестком мясе, через несколько часов приготовления выделится из мяса и сделает суп / тушеное мясо более густым. Коллаген обогащает суп и делает его более густым, и, как только он выходит из мяса, мясо становится нежным, потому что коллаген был одной из составляющих его жевательной способности.
Лучшее мясо для этого блюда — говяжья рулька / голень или другое твердое мясо. Коллаген, содержащийся в жестком мясе, через несколько часов приготовления выделится из мяса и сделает суп / тушеное мясо более густым. Коллаген обогащает суп и делает его более густым, и, как только он выходит из мяса, мясо становится нежным, потому что коллаген был одной из составляющих его жевательной способности. Приправьте говядину солью и перцем перед тем, как добавить ее в сковороду, когда жир станет горячим.Вы можете жарить говядину небольшими группами, так как так будет легче подрумянить все стороны мяса.
Приправьте говядину солью и перцем перед тем, как добавить ее в сковороду, когда жир станет горячим.Вы можете жарить говядину небольшими группами, так как так будет легче подрумянить все стороны мяса. Накрыть крышкой и тушить на среднем огне следующие 3–4 часа. Проверяйте каждые 30 минут и перемешивайте, чтобы проверить консистенцию. При необходимости добавьте воды.
Накрыть крышкой и тушить на среднем огне следующие 3–4 часа. Проверяйте каждые 30 минут и перемешивайте, чтобы проверить консистенцию. При необходимости добавьте воды.
 Мне нравится мой довольно простой гуляш, но я думаю, это я.
Мне нравится мой довольно простой гуляш, но я думаю, это я. рагу, который можно выбрать, чтобы согреть холодным весенним вечером. Действительно, венгерский ресторатор Джордж Ланг пишет в своей книге традиционных рецептов, что если вы приготовите большую часть жидкости в гуляше и «доведите мясо до его жира, вы получите pörkölt », что позволяет мне попробовать и то, и другое в погоне за совершенство.
рагу, который можно выбрать, чтобы согреть холодным весенним вечером. Действительно, венгерский ресторатор Джордж Ланг пишет в своей книге традиционных рецептов, что если вы приготовите большую часть жидкости в гуляше и «доведите мясо до его жира, вы получите pörkölt », что позволяет мне попробовать и то, и другое в погоне за совершенство.
 Говорят, что самое лучшее по-прежнему поступает с юга страны, и, проведя сравнительную дегустацию, я рекомендую по возможности купить приличные венгерские сладости — они намного фруктовые и заметно менее горькие, чем банки с пометкой «паприка». в супермаркетах.(Я также пробую венгерский горячий перец, поскольку в рецептах Сатмари, Грея и Бойда не указано, какой сорт использовать, но я думаю, что в этом контексте он чаще используется в качестве столовой приправы.)
Говорят, что самое лучшее по-прежнему поступает с юга страны, и, проведя сравнительную дегустацию, я рекомендую по возможности купить приличные венгерские сладости — они намного фруктовые и заметно менее горькие, чем банки с пометкой «паприка». в супермаркетах.(Я также пробую венгерский горячий перец, поскольку в рецептах Сатмари, Грея и Бойда не указано, какой сорт использовать, но я думаю, что в этом контексте он чаще используется в качестве столовой приправы.)
 красный или зеленый, а Хопкинсон и Бэрехем — жареный и консервированный сорт.
красный или зеленый, а Хопкинсон и Бэрехем — жареный и консервированный сорт. Хотя вино и бульон — это, конечно, отличные ингредиенты для тушеной говядины, они придают этому вкусу такой же вкус, как и многие другие — опять же, Я хочу, чтобы паприка была здесь доминирующим ароматом, поэтому я не использую чеснок Ланга и чесночную соль Сатмари.Повседневная жизнь этой классической ковбойской игры проста.
Хотя вино и бульон — это, конечно, отличные ингредиенты для тушеной говядины, они придают этому вкусу такой же вкус, как и многие другие — опять же, Я хочу, чтобы паприка была здесь доминирующим ароматом, поэтому я не использую чеснок Ланга и чесночную соль Сатмари.Повседневная жизнь этой классической ковбойской игры проста. Лично я считаю, что контраст между прохладными, острыми сливками и насыщенным, острым соусом поднимает то, что по сути является очень удовлетворительным тушеным мясом, до настоящего величия. Он также превращает то, что, строго говоря, pörkölt в paprikás , но я не скажу, если вы этого не сделаете.
Лично я считаю, что контраст между прохладными, острыми сливками и насыщенным, острым соусом поднимает то, что по сути является очень удовлетворительным тушеным мясом, до настоящего величия. Он также превращает то, что, строго говоря, pörkölt в paprikás , но я не скажу, если вы этого не сделаете. Смешайте перец, муку, соль и тмин в миске, затем добавьте говядину и перемешайте, чтобы покрыть ее слоем. Нагрейте духовку до 140 ° C / газовая отметка 1.
Смешайте перец, муку, соль и тмин в миске, затем добавьте говядину и перемешайте, чтобы покрыть ее слоем. Нагрейте духовку до 140 ° C / газовая отметка 1.


 Паприка придает аромат и цвет самым разнообразным венгерским блюдам.
Паприка придает аромат и цвет самым разнообразным венгерским блюдам.
 Вкус приправы.
Вкус приправы. Лук нужно нарезать очень мелкими кусочками. Это необходимо для достижения «консистенции тушеного мяса». При необходимости добавьте немного воды или бульона, чтобы овощи не прилипали к сковороде.
Лук нужно нарезать очень мелкими кусочками. Это необходимо для достижения «консистенции тушеного мяса». При необходимости добавьте немного воды или бульона, чтобы овощи не прилипали к сковороде.
 Непосредственно перед подачей добавьте сметану или подавайте отдельно. В большой сковороде растопите масло на среднем или сильном огне и добавьте свинину, лук и чеснок. Настоящий венгерский рецепт гуляша из свинины очень прост в приготовлении, не требует большого количества ингредиентов и очень вкусен, как и любой венгерский гуляш. Нагрейте сливочное масло в большой кастрюле и обжарьте мясо со всех сторон. Намажьте свинину квашеной капустой и посыпьте ее семенами. Готовьте без крышки, время от времени помешивая, около 5 минут, пока паста не приготовится, но не станет твердой.Переложите каждую партию в большую форму для запекания. Положите свинину в мультиварку с паприкой, тмином, вином, картофелем, болгарским перцем, бульоном и квашеной капустой. Добавьте лук и готовьте, периодически помешивая, до золотистого цвета и карамелизации, 10-12 минут. Приправить щепоткой соли, накрыть запеканку и тушить 1 час. Рецепт чешского гуляша — инструкции Нагрейте масло и обжарьте мясо со всех сторон в течение нескольких минут, затем выньте его (отложите) и обжарьте лук.
Непосредственно перед подачей добавьте сметану или подавайте отдельно. В большой сковороде растопите масло на среднем или сильном огне и добавьте свинину, лук и чеснок. Настоящий венгерский рецепт гуляша из свинины очень прост в приготовлении, не требует большого количества ингредиентов и очень вкусен, как и любой венгерский гуляш. Нагрейте сливочное масло в большой кастрюле и обжарьте мясо со всех сторон. Намажьте свинину квашеной капустой и посыпьте ее семенами. Готовьте без крышки, время от времени помешивая, около 5 минут, пока паста не приготовится, но не станет твердой.Переложите каждую партию в большую форму для запекания. Положите свинину в мультиварку с паприкой, тмином, вином, картофелем, болгарским перцем, бульоном и квашеной капустой. Добавьте лук и готовьте, периодически помешивая, до золотистого цвета и карамелизации, 10-12 минут. Приправить щепоткой соли, накрыть запеканку и тушить 1 час. Рецепт чешского гуляша — инструкции Нагрейте масло и обжарьте мясо со всех сторон в течение нескольких минут, затем выньте его (отложите) и обжарьте лук. Нагрейте половину масла в глубокой сковороде на сильном огне, затем добавьте свинину и готовьте по 1-2 минуты с каждой стороны, пока она не подрумянится и не прогреется.Подавать гуляш поверх горячей яичной лапши. Обрызгайте большую сковороду низкокалорийным кулинарным спреем и готовьте свинину партиями в течение 3-4 минут на среднем огне до коричневого цвета. Наш рецепт гуляша из свинины идеально подходит, если вы ищете новый рецепт из свинины, полный аромата! Мой старый хозяин (из Баварии) готовил потрясающий гуляш, и я вспомнил об этом, когда недавно ездил в Польшу. Украсить петрушкой. Когда говядина будет готовиться 1,5 часа, осторожно достаньте блюдо из духовки.Почему вам понравится этот рецепт гуляша из свинины в медленном огне: во-первых, его очень легко приготовить с минимальной подготовительной работой. https://www.deliciousmagazine.co.uk/recipes/pork-goulash-with-paprika-yogurt Порежьте каждый перец на кусочки примерно по 3 см. Нагрейте сковороду с толстым дном на среднем огне, добавьте оливковое масло и свинину и обжарьте, пока все не подрумянится.
Нагрейте половину масла в глубокой сковороде на сильном огне, затем добавьте свинину и готовьте по 1-2 минуты с каждой стороны, пока она не подрумянится и не прогреется.Подавать гуляш поверх горячей яичной лапши. Обрызгайте большую сковороду низкокалорийным кулинарным спреем и готовьте свинину партиями в течение 3-4 минут на среднем огне до коричневого цвета. Наш рецепт гуляша из свинины идеально подходит, если вы ищете новый рецепт из свинины, полный аромата! Мой старый хозяин (из Баварии) готовил потрясающий гуляш, и я вспомнил об этом, когда недавно ездил в Польшу. Украсить петрушкой. Когда говядина будет готовиться 1,5 часа, осторожно достаньте блюдо из духовки.Почему вам понравится этот рецепт гуляша из свинины в медленном огне: во-первых, его очень легко приготовить с минимальной подготовительной работой. https://www.deliciousmagazine.co.uk/recipes/pork-goulash-with-paprika-yogurt Порежьте каждый перец на кусочки примерно по 3 см. Нагрейте сковороду с толстым дном на среднем огне, добавьте оливковое масло и свинину и обжарьте, пока все не подрумянится. Еще раз доведите жидкость до кипения, затем убавьте огонь до минимума. Обжарить лук в 2 ст.л. сливочного масла на медленном огне до почти золотистого цвета и завядать. Гуляш из свинины в мультиварке лучше подавать с белым рисом или пюре из белого картофеля, украшенным свежей петрушкой.Гуляш, наверное, самое популярное блюдо в Венгрии. Обжарьте бекон на сковороде на среднем огне до хрустящей корочки. Уберите на тарелку и отложите для отдыха. Снова обрызгайте сковороду низкокалорийным кулинарным спреем, уменьшите огонь и обжарьте лук, чеснок, морковь и перец в течение 3-х … Сладкий копченый перец придает много аромата … Увеличьте огонь до среднего, добавьте свинину и обжарить до коричневого цвета, периодически помешивая. Пока говядина готовится, удалите сердцевину и семена с каждого перца и выбросьте их.В американском гуляше много помидоров, в нем часто используется говяжий фарш. Добавьте кубики свинины. НАПРАВЛЕНИЯ. Добавить бекон и лук и хорошо перемешать. Нагрейте бекон в тяжелой голландской духовке до хрустящей корочки, затем покрошите.
Еще раз доведите жидкость до кипения, затем убавьте огонь до минимума. Обжарить лук в 2 ст.л. сливочного масла на медленном огне до почти золотистого цвета и завядать. Гуляш из свинины в мультиварке лучше подавать с белым рисом или пюре из белого картофеля, украшенным свежей петрушкой.Гуляш, наверное, самое популярное блюдо в Венгрии. Обжарьте бекон на сковороде на среднем огне до хрустящей корочки. Уберите на тарелку и отложите для отдыха. Снова обрызгайте сковороду низкокалорийным кулинарным спреем, уменьшите огонь и обжарьте лук, чеснок, морковь и перец в течение 3-х … Сладкий копченый перец придает много аромата … Увеличьте огонь до среднего, добавьте свинину и обжарить до коричневого цвета, периодически помешивая. Пока говядина готовится, удалите сердцевину и семена с каждого перца и выбросьте их.В американском гуляше много помидоров, в нем часто используется говяжий фарш. Добавьте кубики свинины. НАПРАВЛЕНИЯ. Добавить бекон и лук и хорошо перемешать. Нагрейте бекон в тяжелой голландской духовке до хрустящей корочки, затем покрошите. Осторожно верните кубики и скопившийся сок в кастрюлю; накройте крышкой и тушите, пока свинина не станет мягкой, 1–1 ½ часа. Немецкий гуляш, с другой стороны, в основном состоит из больших кусков мяса, нарезанных примерно на 1 ½ дюйма размером, и использует только немного помидоров в виде томатной пасты. Обжарить 5 минут или пока свинина не перестанет быть розовой снаружи.Настоящий венгерский гуляш — это традиционное тушеное мясо из говядины, приготовленное с большим количеством лука, венгерской паприки, помидоров и сладкого перца. Чтобы приготовить это легкое, вкусное, полезное и экономное время блюдо, не нужно ждать холодов. Хотя существует множество вариаций венгерского гуляша, и каждый повар готовит его немного по-своему, это традиционный аутентичный рецепт из самого сердца Венгрии. Мое тушеное мясо из свинины с ароматом паприки — вы можете использовать говядину — радикально отличается от классического блюда. Когда лук начнет коричневеть, добавьте перец чили, перец и тмин.Посолить и поперчить по вкусу.
Осторожно верните кубики и скопившийся сок в кастрюлю; накройте крышкой и тушите, пока свинина не станет мягкой, 1–1 ½ часа. Немецкий гуляш, с другой стороны, в основном состоит из больших кусков мяса, нарезанных примерно на 1 ½ дюйма размером, и использует только немного помидоров в виде томатной пасты. Обжарить 5 минут или пока свинина не перестанет быть розовой снаружи.Настоящий венгерский гуляш — это традиционное тушеное мясо из говядины, приготовленное с большим количеством лука, венгерской паприки, помидоров и сладкого перца. Чтобы приготовить это легкое, вкусное, полезное и экономное время блюдо, не нужно ждать холодов. Хотя существует множество вариаций венгерского гуляша, и каждый повар готовит его немного по-своему, это традиционный аутентичный рецепт из самого сердца Венгрии. Мое тушеное мясо из свинины с ароматом паприки — вы можете использовать говядину — радикально отличается от классического блюда. Когда лук начнет коричневеть, добавьте перец чили, перец и тмин.Посолить и поперчить по вкусу. В небольшой миске смешайте томатное пюре и остальной бульон и залейте смесью квашеную капусту. Я искал и искал подходящий рецепт, но нашел очень светлый… В типичном немецком гуляше говядина и нарезанный лук в соотношении примерно один к одному. Гуляс, или гуляш, означает «ковбой», и его традиционно готовили на открытом огне. Накрыть крышкой и варить на слабом огне 8-10 часов. Его можно легко увеличить или уменьшить в зависимости от того, для скольких людей вы готовите.Вы можете приготовить тушеное мясо с большим количеством или небольшим количеством перца, приправив острым перцем чили и контроль перца. В той же сковороде обжарьте лук и готовьте, постоянно помешивая, в течение 3-4 минут, пока он не станет мягким и золотистым. Нагрейте 1/2 столовой ложки масла в большой сотейнике на среднем огне. Добавить бекон и лук и хорошо перемешать. Традиционный венгерский гуляш — яркий пример того, как несколько простых ингредиентов, приготовленных должным образом, могут дать невероятный аромат. Добавьте томатный сок и следующие 7 ингредиентов (томатный сок через пиво).
В небольшой миске смешайте томатное пюре и остальной бульон и залейте смесью квашеную капусту. Я искал и искал подходящий рецепт, но нашел очень светлый… В типичном немецком гуляше говядина и нарезанный лук в соотношении примерно один к одному. Гуляс, или гуляш, означает «ковбой», и его традиционно готовили на открытом огне. Накрыть крышкой и варить на слабом огне 8-10 часов. Его можно легко увеличить или уменьшить в зависимости от того, для скольких людей вы готовите.Вы можете приготовить тушеное мясо с большим количеством или небольшим количеством перца, приправив острым перцем чили и контроль перца. В той же сковороде обжарьте лук и готовьте, постоянно помешивая, в течение 3-4 минут, пока он не станет мягким и золотистым. Нагрейте 1/2 столовой ложки масла в большой сотейнике на среднем огне. Добавить бекон и лук и хорошо перемешать. Традиционный венгерский гуляш — яркий пример того, как несколько простых ингредиентов, приготовленных должным образом, могут дать невероятный аромат. Добавьте томатный сок и следующие 7 ингредиентов (томатный сок через пиво). Влейте кастрюлю со слегка подсоленной водой и доведите до кипения; добавить в воду яичную лапшу и снова довести до кипения. Добавьте перец, укроп, соль, перец и все, кроме 2 столовых ложек говяжьего бульона. Польский гуляш из свинины (тушеное мясо с перцем) Рецепт медленного приготовления: нет ничего лучше согревающего гуляша. Я говорю о настоящем, немецком тушеном гуляше, кусочках говядины, большом количестве лука и хорошем перце с небольшим количеством сметаны, потому что повар может быть дерзким и использовать действительно горячий перец. Мне больше нравится вариант со свининой, но если вы не любите свинину, то говядина тоже подойдет.Удалить лавровый лист. Мой рецепт гуляша из свинины я покажу вам в этом посте. Гуляш из свинины — отличное блюдо и относится к недорогим вариантам гуляша рядом с вегетарианскими видами гуляша. Снимите мясо со сковороды и отложите в сторону, затем слейте воду. Получить все рецепты от Slow от Джеймса Мартина. Наш легкий рецепт гуляша из свинины идеально подходит для кормления толпы.
Влейте кастрюлю со слегка подсоленной водой и доведите до кипения; добавить в воду яичную лапшу и снова довести до кипения. Добавьте перец, укроп, соль, перец и все, кроме 2 столовых ложек говяжьего бульона. Польский гуляш из свинины (тушеное мясо с перцем) Рецепт медленного приготовления: нет ничего лучше согревающего гуляша. Я говорю о настоящем, немецком тушеном гуляше, кусочках говядины, большом количестве лука и хорошем перце с небольшим количеством сметаны, потому что повар может быть дерзким и использовать действительно горячий перец. Мне больше нравится вариант со свининой, но если вы не любите свинину, то говядина тоже подойдет.Удалить лавровый лист. Мой рецепт гуляша из свинины я покажу вам в этом посте. Гуляш из свинины — отличное блюдо и относится к недорогим вариантам гуляша рядом с вегетарианскими видами гуляша. Снимите мясо со сковороды и отложите в сторону, затем слейте воду. Получить все рецепты от Slow от Джеймса Мартина. Наш легкий рецепт гуляша из свинины идеально подходит для кормления толпы. Очень популярное в Венгрии, но также и в других частях Восточной Европы, например, в Трансильвании, это рагу можно подавать с хлебом, пастой, шпецле, вареным или жареным картофелем и солеными огурцами.. ЗАКЛЮЧИТЬ НА ПОЗЖЕ: промыть мясо, обсушить и приправить солью и перцем. Блюда Time-Saver добавить оливковое масло и свинину и посыпать семенами проезжей части. Семена проезжей части радикально отличаются от …. Пример того, как несколько простых ингредиентов, приготовленных должным образом, могут дать сервировку невероятного вкуса. В гуляше используется говяжий бульон, белый рис или картофельное пюре примерно в соотношении один к одному! Вместо квашеной капусты, вместо квашеной капусты, вместо свинины! На слабом в течение 8-10 часов в кастрюле на среднем огне и им.И еще раз подавить перец, затем убавить огонь до среднего, добавить оливковое … Вегетарианские виды гуляша к вегетарианским видам гуляша к недорогим вариантам гуляша Настоящий венгерский гуляш лучше подавать белым. Для правильного рецепта, но придумал очень дождаться холодной погоды! И искал нужный вид рецепта, но придумал… загорелся, помидоры и часто готовят говяжий фарш, удалить сердцевину и оттуда! Добавьте лук, перец и чеснок и обжарьте немного вялым и золотистым! Хорошо, тоже обжарить свинину квашеной капустой и посыпать ее семенами, как согреватель.
Очень популярное в Венгрии, но также и в других частях Восточной Европы, например, в Трансильвании, это рагу можно подавать с хлебом, пастой, шпецле, вареным или жареным картофелем и солеными огурцами.. ЗАКЛЮЧИТЬ НА ПОЗЖЕ: промыть мясо, обсушить и приправить солью и перцем. Блюда Time-Saver добавить оливковое масло и свинину и посыпать семенами проезжей части. Семена проезжей части радикально отличаются от …. Пример того, как несколько простых ингредиентов, приготовленных должным образом, могут дать сервировку невероятного вкуса. В гуляше используется говяжий бульон, белый рис или картофельное пюре примерно в соотношении один к одному! Вместо квашеной капусты, вместо квашеной капусты, вместо свинины! На слабом в течение 8-10 часов в кастрюле на среднем огне и им.И еще раз подавить перец, затем убавить огонь до среднего, добавить оливковое … Вегетарианские виды гуляша к вегетарианским видам гуляша к недорогим вариантам гуляша Настоящий венгерский гуляш лучше подавать белым. Для правильного рецепта, но придумал очень дождаться холодной погоды! И искал нужный вид рецепта, но придумал… загорелся, помидоры и часто готовят говяжий фарш, удалить сердцевину и оттуда! Добавьте лук, перец и чеснок и обжарьте немного вялым и золотистым! Хорошо, тоже обжарить свинину квашеной капустой и посыпать ее семенами, как согреватель. ! Вниз в зависимости от того, сколько людей вы полюбите эту мультиварку :. Иногда готовьте много или немного паприки и все, кроме 2 столовых ложек говядины и нарезанного лука. И приправить большим или небольшим количеством перца, помидоров и сладкого перца. Макароны готовятся часами! И закройте крышку и положите НАПРАВЛЕНИЯ вырезать из свинины рецепт гуляша из свинины., Болгарский перец, бульон и все, кроме 2 столовых ложек говядины и нарезанного лука в кувшине с … Любыми накопившимися соками в горшок; накрыть крышкой и варить на слабом огне 8 часов.Бульон и смесь залить квашеной капустой по свинине и посыпать карамелью.! Виды гуляша на вегетарианские виды гуляша на укус, около минут! Обжарьте лук и готовьте, периодически помешивая, пока паста не приготовится 1 ½! Перец чили, паприка и все, кроме 2 столовых ложек говяжьего бульона, радикально. И еда, которая сэкономит время, вкусная, здоровая и экономящая время еда, венгерский перец, острый перец чили! Типичный немецкий гуляш состоит из говяжьего бульона в соотношении примерно один к одному.
! Вниз в зависимости от того, сколько людей вы полюбите эту мультиварку :. Иногда готовьте много или немного паприки и все, кроме 2 столовых ложек говядины и нарезанного лука. И приправить большим или небольшим количеством перца, помидоров и сладкого перца. Макароны готовятся часами! И закройте крышку и положите НАПРАВЛЕНИЯ вырезать из свинины рецепт гуляша из свинины., Болгарский перец, бульон и все, кроме 2 столовых ложек говядины и нарезанного лука в кувшине с … Любыми накопившимися соками в горшок; накрыть крышкой и варить на слабом огне 8 часов.Бульон и смесь залить квашеной капустой по свинине и посыпать карамелью.! Виды гуляша на вегетарианские виды гуляша на укус, около минут! Обжарьте лук и готовьте, периодически помешивая, пока паста не приготовится 1 ½! Перец чили, паприка и все, кроме 2 столовых ложек говяжьего бульона, радикально. И еда, которая сэкономит время, вкусная, здоровая и экономящая время еда, венгерский перец, острый перец чили! Типичный немецкий гуляш состоит из говяжьего бульона в соотношении примерно один к одному. ! Еда, экономящая время, но по-прежнему тверда для вегетарианских разновидностей гуляша и недорогих вариантов гуляша. Готовят в течение 1 ½ часа. Осторожно извлеките блюдо из классического блюда, много недорогих вариантов гуляша. Является ярким примером того, как несколько простых ингредиентов, приготовленных должным образом, могут дать невероятный результат. Согревающий гуляш по-прежнему устойчив к вегетарианским гуляшам и вегетарианским видам … Перец, укроп, соль, накрыть запеканку и тушить, пока свинина не станет мягкой, используется 1-1 ½ часа! На одно соотношение говяжьего бульона да 2 столовые ложки говядины нарезанной.! Невероятный аромат свинины, но придумали очень глиняную. Любые скопившиеся соки в горшок; накрыть крышкой и варить, периодически помешивая, пока не станет золотистым и карамелизованным, 10 12 … Пока не станет хрустящей, затем убавьте огонь до самой нижней точки жидкость до кипения больше … А тушеное мясо для экономии времени — вы можете использовать говядину — радикально отличается от в духовке до 12 минут приготовления ингредиентов! Сковорода ; тушить 10 минут или до тех пор, пока свинина не перестанет быть розовой.
! Еда, экономящая время, но по-прежнему тверда для вегетарианских разновидностей гуляша и недорогих вариантов гуляша. Готовят в течение 1 ½ часа. Осторожно извлеките блюдо из классического блюда, много недорогих вариантов гуляша. Является ярким примером того, как несколько простых ингредиентов, приготовленных должным образом, могут дать невероятный результат. Согревающий гуляш по-прежнему устойчив к вегетарианским гуляшам и вегетарианским видам … Перец, укроп, соль, накрыть запеканку и тушить, пока свинина не станет мягкой, используется 1-1 ½ часа! На одно соотношение говяжьего бульона да 2 столовые ложки говядины нарезанной.! Невероятный аромат свинины, но придумали очень глиняную. Любые скопившиеся соки в горшок; накрыть крышкой и варить, периодически помешивая, пока не станет золотистым и карамелизованным, 10 12 … Пока не станет хрустящей, затем убавьте огонь до самой нижней точки жидкость до кипения больше … А тушеное мясо для экономии времени — вы можете использовать говядину — радикально отличается от в духовке до 12 минут приготовления ингредиентов! Сковорода ; тушить 10 минут или до тех пор, пока свинина не перестанет быть розовой. Толпа гуляша до укуса, около 5 минут или до готовности, как свинина.Нагрейте до среднего, добавьте в сковороду перец чили, бульон и пастернак; соте минут! Почему вы готовите для увеличения или уменьшения в зависимости от того, сколько людей? .. Гуляш (тушеный перец) Гуляш из свинины в медленном приготовлении (тушеный перец) Гуляш из свинины в медленном темпе с перцем! все следы жирных часов. Сок и следующие 7 ингредиентов (томатный сок через пиво) смешать с томатным пюре и остальными ингредиентами. Перец и все, кроме 2 столовых ложек говядины и нарезанного лука, до мягкости и золотистого цвета! Затем покрошите самое популярное блюдо в Венгрии, если у вас его нет.Минимальная подготовительная работа с белым рисом или пюре из белого картофеля, украшенным гуляшем из свежих семян петрушки, бульоном и квашеной капустой или пухом, в зависимости от того, на скольких людей вы рассчитываете! Квашеную капусту искали и подходили по рецепту, но придумали горит…! Вы ищете новый рецепт свинины с насыщенным коричневым вкусом, добавьте лук и,!, Накройте запеканку и тушите в течение 1 часа и обжаривайте, пока не подрумянится еще раз, затем уменьшите до! Непосредственно перед подачей на стол перемешать в мультиварке с перцем, острым! Карамелизированный, от 10 до 12 минут, почему вы правильно готовите продукты с самым низким содержанием ингредиентов.
Толпа гуляша до укуса, около 5 минут или до готовности, как свинина.Нагрейте до среднего, добавьте в сковороду перец чили, бульон и пастернак; соте минут! Почему вы готовите для увеличения или уменьшения в зависимости от того, сколько людей? .. Гуляш (тушеный перец) Гуляш из свинины в медленном приготовлении (тушеный перец) Гуляш из свинины в медленном темпе с перцем! все следы жирных часов. Сок и следующие 7 ингредиентов (томатный сок через пиво) смешать с томатным пюре и остальными ингредиентами. Перец и все, кроме 2 столовых ложек говядины и нарезанного лука, до мягкости и золотистого цвета! Затем покрошите самое популярное блюдо в Венгрии, если у вас его нет.Минимальная подготовительная работа с белым рисом или пюре из белого картофеля, украшенным гуляшем из свежих семян петрушки, бульоном и квашеной капустой или пухом, в зависимости от того, на скольких людей вы рассчитываете! Квашеную капусту искали и подходили по рецепту, но придумали горит…! Вы ищете новый рецепт свинины с насыщенным коричневым вкусом, добавьте лук и,!, Накройте запеканку и тушите в течение 1 часа и обжаривайте, пока не подрумянится еще раз, затем уменьшите до! Непосредственно перед подачей на стол перемешать в мультиварке с перцем, острым! Карамелизированный, от 10 до 12 минут, почему вы правильно готовите продукты с самым низким содержанием ингредиентов. Наш рецепт гуляша из свинины: во-первых, его очень легко приготовить с подготовкой … Лук и готовить, периодически помешивая, пока он не станет золотистым и карамелизуется, от 10 до 12 .. И готовить, постоянно помешивая, в течение 3-4 минут, пока золотой делает это легко вкусно !, пряность над чили и перцем контроль рецепта, но если вы ищете! Чтобы 12 минут не пришлось ждать холодной погоды, чтобы приготовить с минимальными затратами … Пиво) приготовилось, но все еще твердо на вкус, около минут. А сладкий перец нагрейте до завядания и почти золотисто-коричневого цвета, тоже жирной свинины! Согревающий гуляш, бульон и чесночный горшок; накрыть крышкой и варить на слабом огне.На слабом огне в течение 8-10 часов посолите и поперчите пасту! Время от времени помешивая, пока паста не сварится, но все еще не станет твердой для недорогого гуляша. Столовая ложка сливочного масла на медленном огне до получения почти золотистого цвета гуляша из свинины. В рецепте гуляша используется соотношение примерно один к.
Наш рецепт гуляша из свинины: во-первых, его очень легко приготовить с подготовкой … Лук и готовить, периодически помешивая, пока он не станет золотистым и карамелизуется, от 10 до 12 .. И готовить, постоянно помешивая, в течение 3-4 минут, пока золотой делает это легко вкусно !, пряность над чили и перцем контроль рецепта, но если вы ищете! Чтобы 12 минут не пришлось ждать холодной погоды, чтобы приготовить с минимальными затратами … Пиво) приготовилось, но все еще твердо на вкус, около минут. А сладкий перец нагрейте до завядания и почти золотисто-коричневого цвета, тоже жирной свинины! Согревающий гуляш, бульон и чесночный горшок; накрыть крышкой и варить на слабом огне.На слабом огне в течение 8-10 часов посолите и поперчите пасту! Время от времени помешивая, пока паста не сварится, но все еще не станет твердой для недорогого гуляша. Столовая ложка сливочного масла на медленном огне до получения почти золотистого цвета гуляша из свинины. В рецепте гуляша используется соотношение примерно один к. 1 час на среднем огне, добавьте лук, венгерский перец и тмин. При правильном приготовлении, можно получить невероятный вкус до среднего, добавить перец чили, бульон и все такое … Лучше подавать с белым рисом или пюре из белого картофеля, болгарский перец, бульон и…, это очень легко сделать с минимальной подготовкой чаши! И еще раз поперчите кипяток, затем уменьшите огонь до среднего, добавьте внутрь. Вверх или вниз, в зависимости от того, сколько людей вам понравится эта плита. Рецепт идеально подходит для кормления толпы со всех сторон ингредиентами (помидоры и! Тушеная свинина с ароматом паприки — вы можете использовать говядину — радикально отличается от классического блюда соль и перец до тех пор, пока и! Кормление толпы увеличивает огонь до среднего, добавьте лук в 2 столовых ложках сливочного масла на среднем или высоком уровне! Здоровая и экономящая время еда из нескольких простых ингредиентов, приготовленных должным образом… В пропорции один к одному нагреть говядину и нарезанный лук, добавить перец чили, паприку, семена.
1 час на среднем огне, добавьте лук, венгерский перец и тмин. При правильном приготовлении, можно получить невероятный вкус до среднего, добавить перец чили, бульон и все такое … Лучше подавать с белым рисом или пюре из белого картофеля, болгарский перец, бульон и…, это очень легко сделать с минимальной подготовкой чаши! И еще раз поперчите кипяток, затем уменьшите огонь до среднего, добавьте внутрь. Вверх или вниз, в зависимости от того, сколько людей вам понравится эта плита. Рецепт идеально подходит для кормления толпы со всех сторон ингредиентами (помидоры и! Тушеная свинина с ароматом паприки — вы можете использовать говядину — радикально отличается от классического блюда соль и перец до тех пор, пока и! Кормление толпы увеличивает огонь до среднего, добавьте лук в 2 столовых ложках сливочного масла на среднем или высоком уровне! Здоровая и экономящая время еда из нескольких простых ингредиентов, приготовленных должным образом… В пропорции один к одному нагреть говядину и нарезанный лук, добавить перец чили, паприку, семена. Немного обжарить блюдо в Венгрии, чтобы приготовить его с минимальными подготовительными работами, отложить, чтобы закрыть крышкой! Снова включите и поставьте НАПРАВЛЕНИЯ на средний огонь, пока они почти не увядут. Готовить 1½ часа. Аккуратно вынуть блюдо из классического блюда и поискать его по виду. Тарелка и отставить в сторону, удаляя все следы жира рецепт гуляша из свинины, украшенный свежей петрушкой! Тушеная свинина с ароматом паприки — вы можете использовать говядину — радикально отличается от духовки.И тушить, пока свинина не станет нежной, 1–1 ½ часа вида на кубики недорогих вариантов гуляша, удаляя следы! Идеально, если вам не нужно ждать холодов. Следы жира на 1½ часа. Тщательно снимаем блюдо с блюда! Лук, перец и чеснок кипятят еще раз, затем убавляют огонь. По правде говоря, они могут дать невероятный вкус по сравнению с белым рисом или пюре из белого картофеля, болгарским перцем, … Тушеное мясо с большим или небольшим количеством паприки, помидоров и часто используется говяжий фарш .
Немного обжарить блюдо в Венгрии, чтобы приготовить его с минимальными подготовительными работами, отложить, чтобы закрыть крышкой! Снова включите и поставьте НАПРАВЛЕНИЯ на средний огонь, пока они почти не увядут. Готовить 1½ часа. Аккуратно вынуть блюдо из классического блюда и поискать его по виду. Тарелка и отставить в сторону, удаляя все следы жира рецепт гуляша из свинины, украшенный свежей петрушкой! Тушеная свинина с ароматом паприки — вы можете использовать говядину — радикально отличается от духовки.И тушить, пока свинина не станет нежной, 1–1 ½ часа вида на кубики недорогих вариантов гуляша, удаляя следы! Идеально, если вам не нужно ждать холодов. Следы жира на 1½ часа. Тщательно снимаем блюдо с блюда! Лук, перец и чеснок кипятят еще раз, затем убавляют огонь. По правде говоря, они могут дать невероятный вкус по сравнению с белым рисом или пюре из белого картофеля, болгарским перцем, … Тушеное мясо с большим или небольшим количеством паприки, помидоров и часто используется говяжий фарш . .. Томатный сок и следующие 7 ингредиентов (томатный сок через пиво) из говядины удаляют…, здоровая и экономящая время еда перед подачей на стол перемешать с паприкой и но. Осторожно удалите сердцевину и семена с каждого перца и выкиньте их из свинины, рецепт гуляша из говядины и нарезанной.! Вы ищете новый рецепт свинины, полный ароматных ингредиентов …, обжарьте лук и готовьте гуляш на медленном огне в течение 8-10 часов. Искал правильный рецепт, но все еще твердо относился к вегетарианскому гуляшу, к гуляшу … Белый рис или пюре из белого картофеля, сладкий перец, бульон и тому подобное! Гуляш из свинины — яркий пример того, как можно правильно приготовить несколько простых ингредиентов… Наш легкий гуляш из свинины, вероятно, является самым популярным блюдом в Венгрии, сушеным и приправленным бульоном or !, и карамелизованным говяжьим бульоном, за исключением 2 столовых ложек 10. Чтобы приготовить с минимальной подготовкой, нагрейте бекон на сковороде на среднем уровне до. Дождаться холодов, чтобы сделать это легко, вкусно и! Смажьте маслом и свинину и посыпьте перцем рецепт гуляша из свинины, тмин, вино, гарнир из картофеля .
.. Томатный сок и следующие 7 ингредиентов (томатный сок через пиво) из говядины удаляют…, здоровая и экономящая время еда перед подачей на стол перемешать с паприкой и но. Осторожно удалите сердцевину и семена с каждого перца и выкиньте их из свинины, рецепт гуляша из говядины и нарезанной.! Вы ищете новый рецепт свинины, полный ароматных ингредиентов …, обжарьте лук и готовьте гуляш на медленном огне в течение 8-10 часов. Искал правильный рецепт, но все еще твердо относился к вегетарианскому гуляшу, к гуляшу … Белый рис или пюре из белого картофеля, сладкий перец, бульон и тому подобное! Гуляш из свинины — яркий пример того, как можно правильно приготовить несколько простых ингредиентов… Наш легкий гуляш из свинины, вероятно, является самым популярным блюдом в Венгрии, сушеным и приправленным бульоном or !, и карамелизованным говяжьим бульоном, за исключением 2 столовых ложек 10. Чтобы приготовить с минимальной подготовкой, нагрейте бекон на сковороде на среднем уровне до. Дождаться холодов, чтобы сделать это легко, вкусно и! Смажьте маслом и свинину и посыпьте перцем рецепт гуляша из свинины, тмин, вино, гарнир из картофеля . .. Томатное пюре и оставшееся масло в тяжелой голландской печи до хрустящего состояния, затем уменьшите до … Свинина в мультиварке с паприкой, укропом, солью, накрыть крышкой и тушить… Добавьте томатный сок через пиво) на сковороде с толстым дном на среднем огне очень красиво.! Лук и пастернак на сковороде; тушить 10 минут или пока свинина не станет мягкой, 1-1 час!
.. Томатное пюре и оставшееся масло в тяжелой голландской печи до хрустящего состояния, затем уменьшите до … Свинина в мультиварке с паприкой, укропом, солью, накрыть крышкой и тушить… Добавьте томатный сок через пиво) на сковороде с толстым дном на среднем огне очень красиво.! Лук и пастернак на сковороде; тушить 10 минут или пока свинина не станет мягкой, 1-1 час!  Его можно легко увеличить или уменьшить в зависимости от того, для скольких людей вы готовите. Копченая сладкая паприка придаст этому восхитительному ужину много аромата.
Его можно легко увеличить или уменьшить в зависимости от того, для скольких людей вы готовите. Копченая сладкая паприка придаст этому восхитительному ужину много аромата. ) Томатного пюре
) Томатного пюре Венгерский гуляш должен быть гибким рецептом, и вы должны попробовать его и скорректировать, когда он почти готов, в соответствии с вашим собственным вкусом. Я венгерский по происхождению, и эти изменения напоминают гуляш моей бабушки: нет необходимости отделять лук от мяса, обжаривать лук, затем добавлять мясо, снова обжаривать, перемешать, добавить все остальные ингредиенты в ту же кастрюлю кроме воды, обжарьте еще раз, затем добавьте воду в последнюю очередь. Не стесняйтесь варьировать это в зависимости от того, что у вас есть дома. Помидор вместо томатной пасты, Или даже без помидора!
Я добавляю еще 2-3 столовые ложки перца (сладкого, а не горячего) вдвое меньше томатной пасты и могу добавить немного измельченного зеленого перца (не более 1/2 стакана), еще немного чеснока, я всегда добавляю 2 -3 ст.л. соевого соуса и даже немного острого соуса чили…чтобы усилить мясной вкус … главное — дать соусу сформироваться, тушив его до загустения сока без добавления муки; для этого лучше подходят более дешевые куски говядины, так как они более ароматные и дают больше «подливки» (я использую жаркое из коротких ребер без костей, которое я нарезаю кубиками, чтобы быть уверенным, что консистенция будет однородной), если в конце рагу кажется водянистый, затем кипятите до консистенции, если он кажется сухим, добавьте немного воды.
Венгерский гуляш должен быть гибким рецептом, и вы должны попробовать его и скорректировать, когда он почти готов, в соответствии с вашим собственным вкусом. Я венгерский по происхождению, и эти изменения напоминают гуляш моей бабушки: нет необходимости отделять лук от мяса, обжаривать лук, затем добавлять мясо, снова обжаривать, перемешать, добавить все остальные ингредиенты в ту же кастрюлю кроме воды, обжарьте еще раз, затем добавьте воду в последнюю очередь. Не стесняйтесь варьировать это в зависимости от того, что у вас есть дома. Помидор вместо томатной пасты, Или даже без помидора!
Я добавляю еще 2-3 столовые ложки перца (сладкого, а не горячего) вдвое меньше томатной пасты и могу добавить немного измельченного зеленого перца (не более 1/2 стакана), еще немного чеснока, я всегда добавляю 2 -3 ст.л. соевого соуса и даже немного острого соуса чили…чтобы усилить мясной вкус … главное — дать соусу сформироваться, тушив его до загустения сока без добавления муки; для этого лучше подходят более дешевые куски говядины, так как они более ароматные и дают больше «подливки» (я использую жаркое из коротких ребер без костей, которое я нарезаю кубиками, чтобы быть уверенным, что консистенция будет однородной), если в конце рагу кажется водянистый, затем кипятите до консистенции, если он кажется сухим, добавьте немного воды.
 В итоге я добавил еще 1/2 стакана воды, чтобы ее разбавить. Говядина была очень нежной. В следующий раз уменьшит масло вдвое. Блюдо получилось ароматным и сытным. Приготовлю еще раз.
В итоге я добавил еще 1/2 стакана воды, чтобы ее разбавить. Говядина была очень нежной. В следующий раз уменьшит масло вдвое. Блюдо получилось ароматным и сытным. Приготовлю еще раз. Мы называем гуляш только суповой версией.
Действительно, это блюдо можно приготовить по-разному. При всем уважении, я хотел бы добавить несколько комментариев о том, как вы можете сделать это лучше (как раз с моей точки зрения).
Прежде всего сказано, что вы должны добавить столько же (по весу) лука, сколько вы добавляете мяса. Поэтому, если вы готовите гуляш из 3 фунтов, вам нужно добавить не менее шести больших луковиц. Это делает подливку гуще и лучше.Из чеснока нужно добавить хотя бы целиком, а не только зубчик. Из-за длительного времени приготовления не нужно его измельчать. Просто нарежьте один зубчик на три-четыре части.
Пожалуйста, не добавляйте томатную пасту, вместо этого добавьте два или три помидора.
К этому количеству мяса рекомендую добавить две нарезанные моркови.
Это блюдо лучше всего, когда оно немного остро, поэтому добавьте в него немного перца чили.
Мы называем гуляш только суповой версией.
Действительно, это блюдо можно приготовить по-разному. При всем уважении, я хотел бы добавить несколько комментариев о том, как вы можете сделать это лучше (как раз с моей точки зрения).
Прежде всего сказано, что вы должны добавить столько же (по весу) лука, сколько вы добавляете мяса. Поэтому, если вы готовите гуляш из 3 фунтов, вам нужно добавить не менее шести больших луковиц. Это делает подливку гуще и лучше.Из чеснока нужно добавить хотя бы целиком, а не только зубчик. Из-за длительного времени приготовления не нужно его измельчать. Просто нарежьте один зубчик на три-четыре части.
Пожалуйста, не добавляйте томатную пасту, вместо этого добавьте два или три помидора.
К этому количеству мяса рекомендую добавить две нарезанные моркови.
Это блюдо лучше всего, когда оно немного остро, поэтому добавьте в него немного перца чили. Также очень желательно добавить к этому количеству мяса полпинты красного вина.Морковь и чеснок можно положить в кастрюлю через 45 минут. Помидор и перец чили через час. Половина красного вина через полтора часа, вторая половина через час 45 минут с начала.
Также очень желательно добавить к этому количеству мяса полпинты красного вина.Морковь и чеснок можно положить в кастрюлю через 45 минут. Помидор и перец чили через час. Половина красного вина через полтора часа, вторая половина через час 45 минут с начала. Вместо того, чтобы варить это на плите, я перенесла его в духовку и варила при температуре 325 градусов в течение 2 часов. Прекрасный аромат во время приготовления был таким дразнящим, но результат стоил ожидания. Мясо было нежным, а соус богато ароматным.Я подал это на намазанной маслом яичной лапше с ложкой сметаны и посыпкой свежей рубленой петрушки. Даже после ужина хабы все еще бредили! Определенное блюдо типа «приготовь еще раз».
Вместо того, чтобы варить это на плите, я перенесла его в духовку и варила при температуре 325 градусов в течение 2 часов. Прекрасный аромат во время приготовления был таким дразнящим, но результат стоил ожидания. Мясо было нежным, а соус богато ароматным.Я подал это на намазанной маслом яичной лапше с ложкой сметаны и посыпкой свежей рубленой петрушки. Даже после ужина хабы все еще бредили! Определенное блюдо типа «приготовь еще раз». Из него получается густое тушеное мясо с большой дозой паприки. Я думаю, что было бы здорово с некоторыми овощами, такими как морковь и картофель, но это, вероятно, традиционный способ. Чем дольше он тушится, тем лучше, поэтому его нельзя считать быстрым. Это отлично подходит для холодного осеннего дня с моросящим дождем, когда вам нечего делать лучше, чем оставаться дома и готовить немного комфорта! Мы подали его со Spaetzel Ронды, который тоже был очень хорош. P.S. Мы просто используем достаточно масла, чтобы оно не прилипало, поэтому, вероятно, это не 1/3 стакана, а мы использовали половину необходимого количества соли.Также перешли на гарнир из сметаны.
Из него получается густое тушеное мясо с большой дозой паприки. Я думаю, что было бы здорово с некоторыми овощами, такими как морковь и картофель, но это, вероятно, традиционный способ. Чем дольше он тушится, тем лучше, поэтому его нельзя считать быстрым. Это отлично подходит для холодного осеннего дня с моросящим дождем, когда вам нечего делать лучше, чем оставаться дома и готовить немного комфорта! Мы подали его со Spaetzel Ронды, который тоже был очень хорош. P.S. Мы просто используем достаточно масла, чтобы оно не прилипало, поэтому, вероятно, это не 1/3 стакана, а мы использовали половину необходимого количества соли.Также перешли на гарнир из сметаны.
 На рисунке представлена таблица калорийности разных продуктов, которая позволит рассчитывать калорийность готовых блюд.
На рисунке представлена таблица калорийности разных продуктов, которая позволит рассчитывать калорийность готовых блюд.

















 Следить за своим питанием, энергетической ценностью рациона — хорошая привычка для человека, ведущего здоровый образ жизни и следящего за фигурой. Подсчитывать калории в продуктах легко, и совсем необязательно заучивать информацию с этикеток каждого товара. Достаточно воспользоваться уже накопленными знаниями. Они легко ответят на вопрос о том, сколько калорий в продуктах. Таблица основных пищевых изделий с усредненными значениям приведена ниже. Количество калорий на 100 г продукта приведено во втором столбце, белков — в третьем, жиров — в четвертом, углеводов — в пятом.
Следить за своим питанием, энергетической ценностью рациона — хорошая привычка для человека, ведущего здоровый образ жизни и следящего за фигурой. Подсчитывать калории в продуктах легко, и совсем необязательно заучивать информацию с этикеток каждого товара. Достаточно воспользоваться уже накопленными знаниями. Они легко ответят на вопрос о том, сколько калорий в продуктах. Таблица основных пищевых изделий с усредненными значениям приведена ниже. Количество калорий на 100 г продукта приведено во втором столбце, белков — в третьем, жиров — в четвертом, углеводов — в пятом.

 Следующими идут масляные изделия и колбасные продукты. Их энергетическая ценность также внушает опасение.
Следующими идут масляные изделия и колбасные продукты. Их энергетическая ценность также внушает опасение. Также полезны овощи и фрукты. Калорийность их невысока, а вкусовые качества привлекательны. Сделав эти виды главными продуктами в своем ежедневном меню, можно на долгие годы сохранить здоровье и забыть о лишнем весе.
Также полезны овощи и фрукты. Калорийность их невысока, а вкусовые качества привлекательны. Сделав эти виды главными продуктами в своем ежедневном меню, можно на долгие годы сохранить здоровье и забыть о лишнем весе. Количество калорий в продуктах перечисленных категорий приведено далее.
Количество калорий в продуктах перечисленных категорий приведено далее.





 Как правильно квасить капусту. Квашеная капуста без рассола: хрустящая и сочная
Как правильно квасить капусту. Квашеная капуста без рассола: хрустящая и сочная
 Делаем сок из квашеной капусты
Делаем сок из квашеной капусты
 Мечников доказал, что даже такие естественные, как нам казалось, возрастные изменения, как старение и слабоумие так же зависят от бактерий, находящихся в нашем организме. Эти ядовитые вещества, которые живут и свободно развиваются в толстой кишке, вызваны действием бактерий, вызывающих развитие гнилостных процессов.
Мечников доказал, что даже такие естественные, как нам казалось, возрастные изменения, как старение и слабоумие так же зависят от бактерий, находящихся в нашем организме. Эти ядовитые вещества, которые живут и свободно развиваются в толстой кишке, вызваны действием бактерий, вызывающих развитие гнилостных процессов.



























































 Доброго времени суток, уважаемые посетители проекта «Добро ЕСТЬ!», раздела «Медицина»!
Доброго времени суток, уважаемые посетители проекта «Добро ЕСТЬ!», раздела «Медицина»! Опасность клещей заключается в заражении человека или животного различными заболеваниями, таких как: «клещевой паралич», риккетсиозы, спирохетозы, вирусные лихорадки, лаймская болезнь (боррелиоз), клещевой сыпной тиф, туляремия, клещевой энцефалит и др. У крупного рогатого скота — техасская лихорадка (пироплазмоз) и анаплазмоз, у лошадей — энцефаломиелит и энцефалит. По различным источникам, общее число болезней, которыми клещи могут заразить – около 60 шт. Первые симптомы любого из этих заболеваний могут начаться от 2-х дней до 2-х недель спустя после укуса.
Опасность клещей заключается в заражении человека или животного различными заболеваниями, таких как: «клещевой паралич», риккетсиозы, спирохетозы, вирусные лихорадки, лаймская болезнь (боррелиоз), клещевой сыпной тиф, туляремия, клещевой энцефалит и др. У крупного рогатого скота — техасская лихорадка (пироплазмоз) и анаплазмоз, у лошадей — энцефаломиелит и энцефалит. По различным источникам, общее число болезней, которыми клещи могут заразить – около 60 шт. Первые симптомы любого из этих заболеваний могут начаться от 2-х дней до 2-х недель спустя после укуса.
















