120 Грамм воды это сколько
120 мл (миллилитров) — это мера объема, являющаяся количественной характеристикой пространства, занимаемого телом, конструкцией или веществом. Чтобы определить эту меру в различной посуде воспользуйтесь нашим калькулятором. В конце страницы обязательно посмотрите информацию об объеме посуды, используемой в этом расчете. Справочная информация — 120 мл воды это 120 грамм.
Формула для расчета меры объема 120/х, где х — это объем выбранной посуды или измерительно прибора.
Столовая ложка = 18 мл
Чайная ложка = 5 мл
Стакан = 200 . 250 мл
Банка = 200 . 5000 мл
Блюдце = 110 мл
Бочка = 200000 мл
Бокал для шампанского = 150 мл
Бокала для сока = 250 мл
Бокала для пива = 500 мл
Чайник = 1000 . 3000 мл
Чашки для бульона = 350 мл
Чайная чашка = 200 мл
Кофейная чашка = 70 мл
Кастрюля = 1000 . 5000 мл
Ковш = 1000 . 2000 мл
Кружка = 200 . 250 мл
Миска = 250 мл
Пиала = 250 мл
Рюмка = 50 мл
Салатник = 1000 .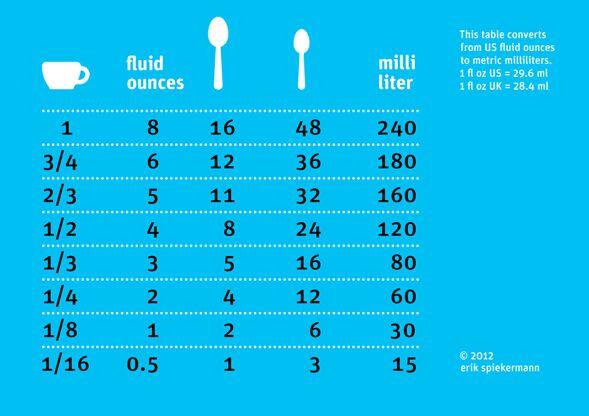 3000 мл
3000 мл
Шумовка = 700 . 2500 мл
Сковорода = 700 . 2500 мл
Сотейник = 700 . 2500 мл
Стопка = 100 мл
Обычная тарелка = 250 мл
Глубокой тарелка = 500 мл
Ведро = 2000 . 10000 мл
Шприц = 1 . 100 мл
Пипетка = 1 . 100 мл
Примечание: объем безусловно может изменяться в зависимости от конструктивных особенностей изделия.
На этой странице представлен очень простой расчет и ответ на вопрос — 120 миллилитров это сколько грамм, ложек, стаканов и прочих изделий. Это самый простой онлайн калькулятор для перевода 120 мл в другие меры объема.
120 грамм воды — это мера массы и производная мера объема, являющаяся количественной характеристикой пространства, занимаемого водой в теле, конструкции или веществе. Чтобы определить эту меру в различной посуде воспользуйтесь нашим калькулятором. В конце страницы обязательно посмотрите информацию об объеме посуды, используемой в этом расчете. Справочная информация — 120 грамм воды это 120 мл.
Формула для расчета меры объема 120/х, где х — это объем выбранной посуды или измерительно прибора.
Столовая ложка = 18 г
Чайная ложка = 5 г
Стакан = 200 . 250 г
Банка = 200 . 5000 г
Блюдце = 110 г
Бочка = 200000 г
Бокал для шампанского = 150 г
Бокала для сока = 250 г
Бокала для пива = 500 г
Чайник = 1000 . 3000 г
Чашки для бульона = 350 г
Чайная чашка = 200 г
Кофейная чашка = 70 г
Кастрюля = 1000 . 5000 г
Ковш = 1000 . 2000 г
Кружка = 200 . 250 г
Миска = 250 г
Пиала = 250 г
Рюмка = 50 г
Салатник = 1000 . 3000 г
Шумовка = 700 . 2500 г
Сковорода = 700 . 2500 г
Сотейник = 700 . 2500 г
Стопка = 100 г
Обычная тарелка = 250 г
Глубокой тарелка = 500 г
Ведро = 2000 . 10000 г
Шприц = 1 . 100 г
Пипетка = 1 . 100 г
Примечание: масса воды в посуде безусловно может изменяться в зависимости от конструктивных особенностей изделия.
На этой странице представлен очень простой расчет и ответ на вопрос — 120 грамм воды это сколько миллилитров, ложек, стаканов и прочих изделий. Это самый простой онлайн калькулятор для перевода 120 грамм воды в меры объема.
Это самый простой онлайн калькулятор для перевода 120 грамм воды в меры объема.
120 мл (миллилитров) — это мера объема, являющаяся количественной характеристикой пространства, занимаемого телом, конструкцией или веществом. Чтобы определить эту меру в различной посуде воспользуйтесь нашим калькулятором. В конце страницы обязательно посмотрите информацию об объеме посуды, используемой в этом расчете. Справочная информация — 120 мл воды это 120 грамм.
Формула для расчета меры объема 120/х, где х — это объем выбранной посуды или измерительно прибора.
Столовая ложка = 18 мл
Чайная ложка = 5 мл
Стакан = 200 . 250 мл
Банка = 200 . 5000 мл
Блюдце = 110 мл
Бочка = 200000 мл
Бокал для шампанского = 150 мл
Бокала для сока = 250 мл
Бокала для пива = 500 мл
Чайник = 1000 . 3000 мл
Чашки для бульона = 350 мл
Чайная чашка = 200 мл
Кофейная чашка = 70 мл
Кастрюля = 1000 . 5000 мл
Ковш = 1000 . 2000 мл
Кружка = 200 .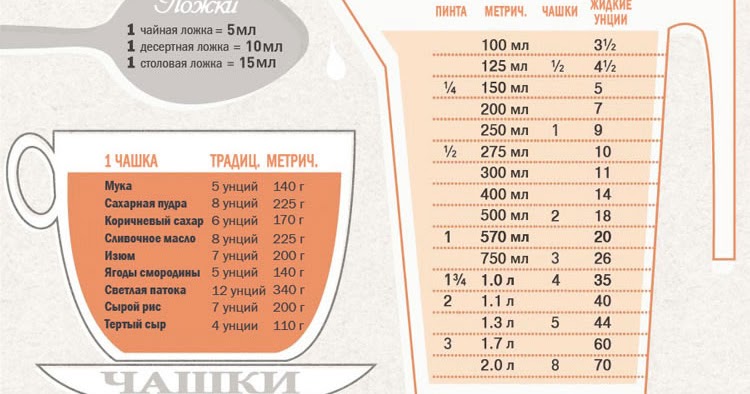 250 мл
250 мл
Миска = 250 мл
Пиала = 250 мл
Рюмка = 50 мл
Салатник = 1000 . 3000 мл
Шумовка = 700 . 2500 мл
Сковорода = 700 . 2500 мл
Сотейник = 700 . 2500 мл
Стопка = 100 мл
Обычная тарелка = 250 мл
Глубокой тарелка = 500 мл
Ведро = 2000 . 10000 мл
Шприц = 1 . 100 мл
Пипетка = 1 . 100 мл
Примечание: объем безусловно может изменяться в зависимости от конструктивных особенностей изделия.
На этой странице представлен очень простой расчет и ответ на вопрос — 120 миллилитров это сколько грамм, ложек, стаканов и прочих изделий. Это самый простой онлайн калькулятор для перевода 120 мл в другие меры объема.
Сколько воды в ложке (мл, грамм)?
Автор: Юлия Сабинова. Обновлено 15.10.2018
Отмерить нужное количество воды по рецепту и для других целей бывает довольно сложно, если нет мерных ложек и стаканов, или домашних весов, поэтому для этих целей очень удобно использовать столовую или чайную ложку.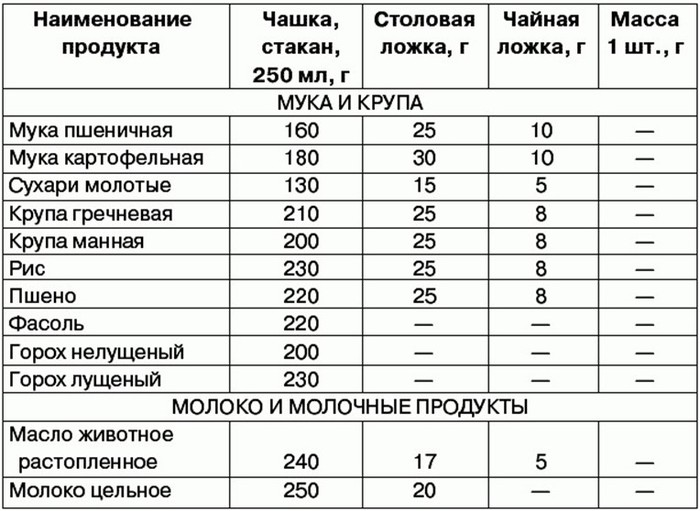 В этом обзоре подробно рассмотрим, сколько мл воды чайной и столовой ложках, а также сколько грамм воды в чайной и столовой ложках, и как отмерить определенный объем или массу воды.
В этом обзоре подробно рассмотрим, сколько мл воды чайной и столовой ложках, а также сколько грамм воды в чайной и столовой ложках, и как отмерить определенный объем или массу воды.
Сколько миллилитров воды в ложке?
В чайной ложке
В чайной ложке 5 мл воды
В десертной ложке
В 1 десертной ложке 10 мл воды
В столовой ложке
В одной столовой ложке 15 мл воды
Сколько грамм воды в ложке?
В чайной ложке
В 1 чайной ложке 5 грамм воды
В столовой ложке
В столовой ложке 15 грамм воды
Ответы на популярные вопросы по теме, как отмерить определенный объем воды в миллилитрах и граммах с помощью ложек.
В миллилитрах (мл)
- 500 миллилитров воды = 0,5 литра воды = 33 столовых ложки воды + 1 чайная ложка воды.
- 400 миллилитров воды = 26 столовых ложек воды + 2 чайных ложки воды.
- 300 миллилитров воды = 20 столовых ложек воды.

- 200 миллилитров воды = 13 столовых ложек воды + 1 чайная ложка воды.
- 180 миллилитров воды = 12 столовых ложек воды.
- 150 миллилитров воды = 10 столовых ложек воды.
- 125 миллилитров воды = 8 столовых ложек воды + 1 чайная ложка воды.
- 120 миллилитров воды = 8 столовых ложек воды.
- 100 миллилитров воды = 6 столовых ложек воды + 2 чайных ложки воды.
- 90 миллилитров воды = 6 столовых ложек воды.
- 80 миллилитров воды = 5 столовых ложек воды + 1 чайная ложка воды.
- 70 миллилитров воды = 4 столовых ложки воды + 2 чайных ложки воды.
- 60 миллилитров воды = 4 столовых ложки воды.
- 50 миллилитров воды = 3 столовых ложки воды + 1 чайная ложка воды.
- 40 миллилитров воды = 2 столовых ложки воды + 2 чайных ложки воды.
- 30 миллилитров воды = 2 столовых ложки воды.
- 20 миллилитров воды = 1 столовая ложка воды + 1 чайная ложка воды.
В граммах (г)
- 500 грамм воды = 33 столовых ложки воды + 1 чайная ложка воды.

- 400 грамм воды = 26 столовых ложек воды + 2 чайных ложки воды.
- 300 грамм воды = 20 столовых ложек воды.
- 250 грамм воды = 16 столовых ложек воды + 2 чайных ложки воды.
- 200 грамм воды = 13 столовых ложек воды + 1 чайная ложка воды.
- 160 грамм воды = 10 столовых ложек воды + 2 чайных ложки воды.
- 150 грамм воды = 10 столовых ложек воды.
- 130 грамм воды = 8 столовых ложек воды + 2 чайных ложки воды.
- 125 грамм воды = 8 столовых ложек воды + 1 чайная ложка воды.
- 120 грамм воды = 8 столовых ложек воды.
- 110 грамм воды = 7 столовых ложек воды + 1 чайная ложка воды.
- 100 грамм воды = 6 столовых ложек воды + 2 чайных ложки воды.
- 90 грамм воды = 6 столовых ложек воды.
- 80 грамм воды = 5 столовых ложек воды + 1 чайная ложка воды.
- 75 грамм воды = 5 столовых ложек воды.
- 70 грамм воды = 4 столовых ложки воды + 2 чайных ложки воды.
- 60 грамм воды = 4 столовых ложки воды.
- 50 грамм воды = 3 столовых ложки воды + 1 чайная ложка воды.

- 40 грамм воды = 2 столовых ложки воды + 2 чайных ложки воды.
- 30 грамм воды = 2 столовых ложки воды.
- 20 грамм воды = 1 столовая ложка воды + 1 чайная ложка воды.
В заключение к статье можно отметить, что многим очень могут пригодиться знания, сколько миллилитров воды в столовой ложке или чайной, так как довольно часто в рецептах нужно быстро отмерить определенный объем или массу воду, но не у каждого есть мерные стаканы (емкости) или домашние весы. Свои отзывы и полезные советы по теме, как отмерить воду ложкой столовой и чайной в граммах и миллилитрах, оставляем в комментариях к этой статье и делимся ей в социальных сетях, если она была Вам полезной.
Главный редактор сайта. Повар, технолог, путешественник. Люблю готовить, читать интересные статьи о кулинарии и правильном питании, изучать всё новое и делиться самым интересным с другими. Рада видеть Вас на страницах сайта ИнфоЕда.
Сохранить в социальных сетях:
Сколько грамм в миллилитре: таблица измерения веса
18 февраля 2016 88969
Чтобы производить какие-то действия с этими единицами измерения, необходимо понимать их математическую и физическую суть, уметь применять простейшие формулы и пользоваться таблицами.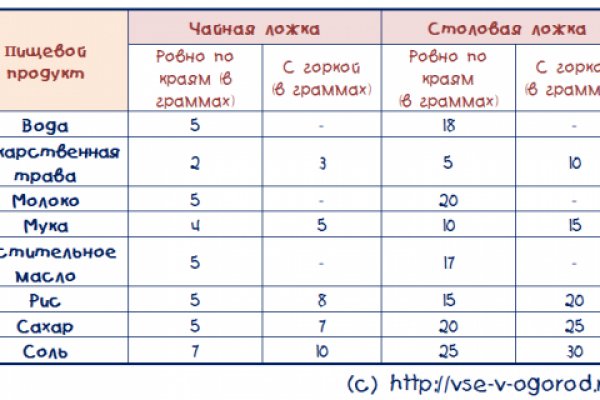
Предлагаем пройти весь путь расчета массы вместе с нами и наконец узнать, сколько грамм в миллилитре и наоборот.
Понятия единиц измерения массы
Что же такое грамм? Это единица измерения массы, равная тысячной доли килограмма. В цепочке единиц измерения массы тела она выглядит так: 1миллиграмм →1грамм →1килограм →1центнер →1тонна.
Каждая последующая единица измерения в метрической системе в 1000 раз больше предыдущей.
Что же такое миллилитр? Это единица измерения объема, названная в честь изготовителя стеклянной тары по фамилии Литр.
1миллилитр (1 кубик)→ 1литр → 1куб.
Каждая последующая единица измерения в 1000 раз больше. Куб с ребром 1см является моделью 1 см3 = 1 мл, 1дм3= 1л, 1м3= 1кубу.
Объемы жидкостей измеряют миллилитрами, литрами. Но в кулинарии часто используют сыпучие продукты и жидкие, объем которых удобно измерять тарой для жидкостей. Термин кубик используют в медицине при дозировке инъекций.
Сколько грамм в одном миллилитре: формулы в помощь
Чтобы стала понятной проблема — сколько грамм в миллилитре — надо обратиться к понятию плотности вещества. Все вещества в природе имеют разную плотность.
Эту величину означают буквой p. Она равняется отношению единицы массы к единице объема:
Замечание: в быту мы находим массу с помощью весов. Но в физике вес и масса — не одно и то же.
Вес — это сила, с которой предмет давит на опору, он зависит от силы тяготения. Масса — это количество вещества.
Если изменится сила тяготения (например, на Луне, в космосе – невесомость), то масса останется прежней, а вес изменится. Поэтому масса единицы объема для разных веществ неодинаковая.
Например, чтобы посчитать плотность воды, надо 0,25 кг (масса воды в полном стакане) разделить на объем воды в стакане 0,25 л (или 250 г разделить на 250 мл). По всему видно, что плотность воды приблизительно равна 1.
Почему приблизительно? Потому что любые измерения имеют неточности (погрешности).
Вывод: 1г воды помещается в 1мл объема. Соответственно, 100 грамм воды — это 100 миллилитров. Для всех остальных веществ это равенство не будет справедливым.
Например, если вы наполните стакан сахаром, объем будет 250 мл, а вот масса (примените весы) уже не 250 г, а только 200 г. 1 стакан воды, 1 стакан молока,1 стакан сахара, 1 стакан подсолнечного масла — все они будут иметь разную массу.
Вывод: 1г любого вещества, кроме воды, занимает объем, не равный 1мл (исключение составляют вещества с такой же плотностью, как у воды).
А сколько в одном грамме миллилитров?
Зная плотность вещества всегда можно посчитать, какой объем занимает 1г вещества. Сколько миллилитров занимает 50 грамм, 100 грамм, 150 грамм, 200 грамм,300 грамм или 500 грамм, легко подсчитать, применяя ту же формулу.
Для молока:
Для муки:
Не менее полезной будет и следующая информация. Сколько грамм в чайной ложечке, столовой ложке и стакане. Узнайте, как измерять нужные вам ингредиенты без весов.
Любите готовить яйца? Неудивительно, ведь они вкусны, просты в приготовлении и частенько выручают многих жителей планеты, особенно на завтрак. Здесь описаны различные способы варки яиц всмятку. Удивите близких!
Возможно ли похудение с помощью соды? Опасна ли она для организма? На эти вопросы есть ответы в этой статье. Все же к такому нетрадиционному способу снижения веса следует подойти с максимальной осторожностью.
Высчитываем массу продуктов
m=ϸV; масса = плотность × объем.
Значения для жидкостей:
- 1мл воды весит 1г; 100 мл воды весит 100 г;
- 1мл молока весит 1,03г/мл × 1мл ≈ 1,03г;
- 100 мл молока весит≈103г;
- 200 мл молока весит≈206г;
- 300 мл молока весит≈309г;
- 500 мл молока весит≈515г;
- 1л = 1000 мл молока весит≈1030г.
Значения для муки:
- 1мл муки весит 0,57г/мл × 1мл≈0,57г;
- 100 мл муки весит≈57г;
- 200 мл муки весит≈114г;
- 300 мл муки весит≈171г;
- 500 мл муки весит≈285г;
- 1л = 1000 мл муки весит≈570г.

Каждый раз рассчитывать величины не придется, если воспользоваться таблицей измерения веса.
| Продукты (крупы и другие) | Плотность (г/л) | Объем 1кг продуктов (мл) | Масса (г) в стакане (250мл) | Масса в столовой ложке (г) | Масса в чайной ложке (г) |
|---|---|---|---|---|---|
| Гречневая | 800 | 1250 | 200 | 24 | 7 |
| Рисовая | 915 | 1100 | 228 | 24 | 8 |
| Перловая | 918 | 1100 | 230 | 25 | 8 |
| Ячневая | 915 | 1100 | 228 | 20 | 6 |
| Кукурузная | 720 | 1400 | 180 | 20 | 6 |
| Овсяная | 675 | 1470 | 170 | 18 | 5 |
| Манная | 800 | 1250 | 200 | 25 | 8 |
| Пшено | 875 | 1140 | 220 | 24 | 8 |
| Фасоль | 880 | 1140 | 220 | — | — |
| Горох | 915 | 1110 | 228 | — | — |
| Крахмал | 800 | 1250 | 200 | 25 | 10 |
| Мука пшеничная | 570 | 1750 | 143 | 23 | 7 |
| Сахар | 800 | 1250 | 200 | 25 | 10 |
| Соль | 1300 | 770 | 325 | 30 | 12 |
| Сок томатный | 1000 | 1000 | 250 | — | — |
| Паста томатная | 1060 | 950 | 265 | 30 | 10 |
| Пюре томатное | 895 | 1140 | 220 | 25 | 8 |
| Молоко цельное | 1030 | 970 | 258 | 18 | 5 |
| Сливки (20%) | 998 | 1000 | 250 | 18 | 5 |
| Сметана (30%) | 998 | 1000 | 250 | 25 | 10 |
| Изюм | — | — | 190 | 25 | — |
| Миндаль | — | — | 160 | 30 | 10 |
| Арахис | — | — | 175 | 25 | 8 |
| Фундук | — | — | 170 | 30 | 10 |
| Сахарная пудра | — | — | 180 | 25 | 8 |
| Сухое молоко | — | — | 120 | 20 | 8 |
| Яичный порошок | — | — | 100 | 25 | 9 |
Все данные в таблице приблизительные.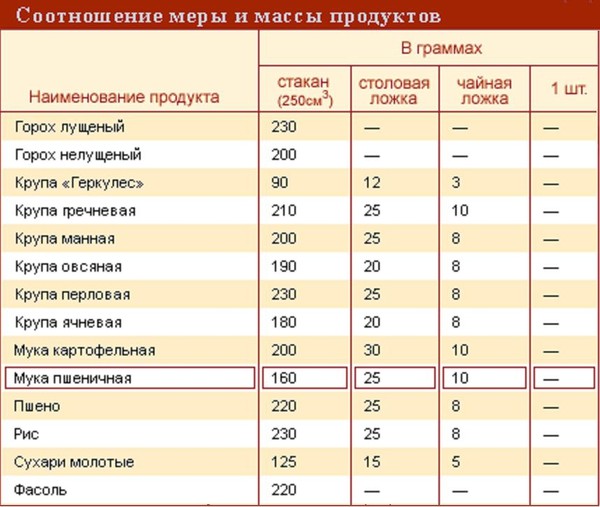 Кроме того, вес продуктов и других веществ зависит от влажности продукта, возможного уплотнения во время проведения замеров.
Кроме того, вес продуктов и других веществ зависит от влажности продукта, возможного уплотнения во время проведения замеров.
Объем зависит от температуры. Все данные взяты при комнатной температуре.
| Продукты | (г) в столовой ложке | (г) в чайной ложке |
|---|---|---|
| Масло топленое | 19 | 5 |
| Творог | 17 | 5 |
| Маргарин | 16 | 4 |
| Майонез | 16 | 4 |
| Смалец | 19 | 5 |
| Молоко сгущенное | 28 | 11 |
| Масло растительное | 20 | 5 |
| Мед | 30 | 9 |
| Лимонная кислота | 20 | 10 |
| Порошок желатина | 15 | 5 |
| Какао | 20 | 8 |
| Кофе | 24 | 10 |
| Сода | 28 | 12 |
| Мак | 9 | 3 |
Полезные советы
Объем одной столовой ложки приблизительно равен 14,8 мл.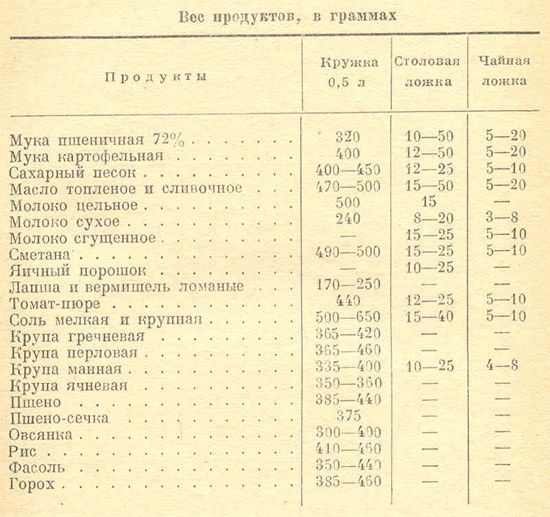 Сыпучие продукты в ложку берут с горой. Точности данных измерений достаточно для кулинарных рецептов.
Сыпучие продукты в ложку берут с горой. Точности данных измерений достаточно для кулинарных рецептов.
Если приходится измерять граненым стаканом, то в нем 250 мл, и 200 мл по кайму. Масса пустого стакана равна 173 г.
Для расчета продуктов, не вошедших в таблицы, можно воспользоваться калькулятором в интернете, выбирая опцию сантиметр кубический (миллилитр) и продукт, вес которого надо искать.
Хорошо, когда есть кухонные весы. Тогда можно взвесить отдельно тару, а затем вместе с продуктом, вычитая массу тары, получим массу продукта.
1 граненый стакан (250 мл) по объему равен 18 столовым ложкам и 65 чайным (для жидкостей).
Интересно, что существуют старинные единицы измерения объема, о которых уже почти никто не помнит. Кубический вершок = 87,824 мл, кубический фут = 28,3168 л, кубический дюйм = 16,3870 мл, ведро = 12,2994 л, штоф = 1/10 ведра = 1,22994 л, чарка = 1/100 ведра = 122,994мл, для сыпучих продуктов использовали четверть = 0,209909 м3, четверик = 0. 262387м3, гарнц = 3,27984 л.
262387м3, гарнц = 3,27984 л.
Вот такие интересные расчеты получаются. Надеемся, что мы ответили на ваш вопрос. Желаем удачи и спасибо за внимание!
Напоследок предлагаем посмотреть видео, в котором показаны значения грамм и миллилитров для чайной ложечки, столовой ложки и граненого стакана:
Оценить статью:
67
Вконтакте
Одноклассники
Google+
Что еще почитать:
Сахар 120 грамм это сколько ложек
120 грамм сахара: сколько это в столовых ложках, как правильно отмерить и рассчитать
В инструкциях по приготовлению принято указывать количество каждого продукта в граммах. При этом желательно строго придерживаться рецептуры, поскольку отклонения могут изменить вкус блюда не в лучшую сторону.
При этом желательно строго придерживаться рецептуры, поскольку отклонения могут изменить вкус блюда не в лучшую сторону.
Одним из таких компонентов является сахар. Рекомендуется избегать как его недостатка, так и излишка. Для этого можно воспользоваться специальными измерительными приборами или применить некоторые кулинарные хитрости.
Как отмерить сахар без весов
В случае, когда нет возможности использовать весы или мерный стакан, можно воспользоваться посудой, которая найдется на кухне любой хозяйки. Для примера можно рассмотреть рецепт, в котором требуется 120 граммов сахарного песка.
В качестве мерила будут выступать обычные ложки. Итак, как определить: 120 грамм сахара – это сколько столовых ложек.
Столовая ложка вместо весов
Столовая ложка стандартного размера имеет черпало длиной в 70 мм и шириной в 40 мм. Для того чтобы отмерять ею продукт, необходимо знать, какое количество сахара умещается в нее.
В одну столовую ложку без горки умещается около 19 г сахарного песка. Если набирать с горкой, то получится уже 24 грамма. Теперь можно рассчитать: сколько это столовых ложек 120 грамм сахара.
Если набирать с горкой, то получится уже 24 грамма. Теперь можно рассчитать: сколько это столовых ложек 120 грамм сахара.
- Если зачерпнуть необходимый ингредиент без верха, то необходимое количество умещается в шести столовых ложках;
- Если с горкой, то достаточно будет пяти полных.
Руководствуясь этими данными, можно отмерять любые количества сахара, полностью придерживаясь рецепта.
Как отмерить 120 грамм сахара чайной ложкой
Если вдруг рядом не оказалось столовой ложки, то вполне может подойти и чайная. Принцип ее использования такой же. Сначала нужно определить, сколько продукта помещается при одном зачерпывании.
Если набирать без горки, то поместится 6 г сахарного песка. Если набирать с верхом, будет уже 8 г продукта.
Соответственно, для получения 120 г сахарного песка нужно отмерить:
- 20 чайных ложечек без горки;
- либо 15 полных чайных ложек с верхом.
Конечно, работать удобнее со столовыми ложками. Они используются для соединения и перемешивания ингредиентов. К тому же так получится отмерить сахар гораздо быстрее.
Они используются для соединения и перемешивания ингредиентов. К тому же так получится отмерить сахар гораздо быстрее.
Стоит учитывать, что точность при использовании ложек будет относительной. Практически всегда количество сахара будет отличаться на несколько граммов. Но, как правило, такие погрешности допустимы и настолько малы, что на блюде это не отражается.
Когда количество сахарного песка не указано в граммах, но его нужно отмерить ложками, то по умолчанию продукт набирается с горкой.
Теперь, когда известно, сколько это столовых ложек 120 гр. сахара, можно смело обходиться без специальных приборов для измерения.
samchef.ru
Сколько сахара? (В стакане, в столовой, чайной ложке, в банке)
Вконтакте
Одноклассники
Сахар – это очень важный пищевой продукт. Он является углеводом, а углеводы необходимы для поддержания необходимого количества энергии в человеческом организме. Обычный, рафинированный сахар имеет белый цвет, а его кристаллы бесцветны.
Учёные полагают, что он пришёл к нам из Индии, так как даже название похоже на индийское слово «sakhara».
Различают несколько видов сахара по сырью: тростниковый, пальмовый, свекловичный, сорговый, солодовый и кленовый.
Количество сахара в различных столовых предметах и емкостях
Иногда нам требуется определенное количество данного продукта, но часто бывает так, что под рукой не оказывается специальных весов. В таком случае на выручку придет обычная кухонная утварь, которая всегда найдется на кухне у каждой хозяйки.
Ниже приведена таблица, по которой вы сможете определить, сколько сахара содержится в различных столовых предметах и емкостях.
В пол-литрвой банке — 400 грамм
В литровой банке — 800 гр
В 2-литровой банке — 1,6 килограмма
В 3-литровой банке — 2,4 кг сахара
В граненом (200-мл) стакане — 160 гр. (в 250-мл стакане — 200 гр)
В столовой ложке без горки — 12 гр. (с горкой — 22 гр)
В чайной ложке без горки — 5 гр. (с горкой — 8 гр)
(с горкой — 8 гр)
…
Сколько ложек сахара в 200-мл стакане
8 столовых или 20 чайных ложек ( в обоих случаях — с горкой)
…
Отмеряем на глаз. (100, 120, 150, 180, 200, 250, 300 грамм — это сколько в стакане?)
Итак, будем измерять сахар 250-мл стаканом.
Несколько полезных советов
- Сахар можно использовать на кухне во время мытья посуды, чтобы избавиться от едкого запаха.
- Также он поможет, если у вас что-то сгорело на плите и надо быстро выветрить неприятный запах гари. В таком случае, положите кусочек сахар в железную посудину, подожгите его и поставьте между конфорок. Неприятный запах быстро уйдёт.
- Сахарный песок может помочь при ожоге. Если вы обожгли язык, например, горячим чаем, то просто возьмите в рот горсточку сахара и подержите, боль вскоре утихнет.
- Сахар поможет избавиться от назойливых мух. Из него делают липкие ленты от этих насекомых.
name365.ru
Сколько грамм сахарной пудры в ложке
В сегодняшней статье мы узнаем сколько грамм сахарной пудры в ложке. Очень часто в рецептах сахарную пудру измеряют в граммах, особенно при приготовлении выпечки. В таких случаях измерить сахарную пудру лучше мерными весами. Такие измерения будут более правильными и точными. Если у Вас нет мерных весов или в весах села батарейка, тогда эта статья для Вас. Мы будем измерять сахарную пудру используя чайную и столовую ложку. Для того чтобы Вам было проще ориентироваться в нашей статье, составлена мерная таблица пудры в ложке.
Очень часто в рецептах сахарную пудру измеряют в граммах, особенно при приготовлении выпечки. В таких случаях измерить сахарную пудру лучше мерными весами. Такие измерения будут более правильными и точными. Если у Вас нет мерных весов или в весах села батарейка, тогда эта статья для Вас. Мы будем измерять сахарную пудру используя чайную и столовую ложку. Для того чтобы Вам было проще ориентироваться в нашей статье, составлена мерная таблица пудры в ложке.
Сколько грамм сахарной пудры в ложке
Внимание! Если в рецепте указано добавить одну столовую или чайную ложку сахарной пудры. Это означает что ложка должна быть наполнена с горкой.
| Размер ложки | Вес в граммах |
|---|---|
| В 1 столовой ложке с горкой | 25 грамм сахарной пудры |
| В 1 столовой ложке без горки | 20 грамм сахарной пудры |
| В 1 чайной ложке с горкой | 10 грамм сахарной пудры |
| В 1 чайной ложке без горки | 7 грамм сахарной пудры |
В народе придумали пару методов как получить сахарную пудру в домашних условиях без применения электро техники. Расстелите чистую, плотную бумагу на стол, важно чтобы бумага была сухая. Далее положите несколько кусков рафинада или сахарного песка и накройте бумагой. С помощью скалки/бутылки измельчите сахар, раскатывайте его до порошкового вида. Другой способ использовать тканевый мешочек. В которой кладут сахар и с помощью молотка измельчают до нужного состояния. В этих способах есть большой недостаток, не возможно контролировать в каком состоянии сахар. Измельчился ли сахарный порошок до конца или нет.
Расстелите чистую, плотную бумагу на стол, важно чтобы бумага была сухая. Далее положите несколько кусков рафинада или сахарного песка и накройте бумагой. С помощью скалки/бутылки измельчите сахар, раскатывайте его до порошкового вида. Другой способ использовать тканевый мешочек. В которой кладут сахар и с помощью молотка измельчают до нужного состояния. В этих способах есть большой недостаток, не возможно контролировать в каком состоянии сахар. Измельчился ли сахарный порошок до конца или нет.
Как отмерить сахарную пудру без весов (таблица)
| Вес сахарной пудры | Сколько ложек |
|---|---|
| 10 грамм сахарной пудры это сколько | 1 чайная ложка с горкой |
| 20 грамм сахарной пудры это сколько | 2 чайных ложки с горкой |
| 25 грамм сахарной пудры это сколько | 1 столовая ложка с горкой |
| 30 грамм сахарной пудры это сколько | 3 чайных ложки с горкой |
| 40 грамм сахарной пудры это сколько | 2 столовых ложки без горки или 4 чайных ложки с горкой |
| 50 грамм сахарной пудры это сколько | 2 столовых ложки с горкой |
| 60 грамм сахарной пудры это сколько | 2 столовых ложки с горкой 1 чайная ложка с горкой |
| 70 грамм сахарной пудры это сколько | 2 столовых ложки с горкой 1 столовая ложка без горки |
| 75 грамм сахарной пудры это сколько | 3 столовых ложки с горкой |
| 80 грамм сахарной пудры это сколько | 4 столовых ложки без горки |
| 90 грамм сахарной пудры это сколько | 2 столовых ложки с горкой 2 столовых ложки без горки |
| 100 грамм сахарной пудры это сколько | 4 столовых ложки с горкой |
| 120 грамм сахарной пудры это сколько | 6 столовых ложек без горки |
| 125 грамм сахарной пудры это сколько | 5 столовых ложки с горкой |
| 150 грамм сахарной пудры это сколько | 6 столовых ложки с горкой |
| 175 грамм сахарной пудры это сколько | 7 столовых ложки с горкой |
| 200 грамм сахарной пудры это сколько | 8 столовых ложки с горкой |
| 225 грамм сахарной пудры это сколько | 9 столовых ложки с горкой |
| 250 грамм сахарной пудры это сколько | 10 столовых ложки с горкой |
| 275 грамм сахарной пудры это сколько | 11 столовых ложки с горкой |
| 300 грамм сахарной пудры это сколько | 12 столовых ложки с горкой |
Статьи с похожей темой:
Сколько грамм желатина в ложке?
Сколько в одной ложке грамм крахмала?
Объем чайной ложки в мл, граммах
Сколько молока в ложке?
Мы очень надеемся что наша статья Вам помогла, стараемся писать легким и доступным языком. Чтобы нужная информация была наглядна составляем таблицы, в которых очень легко разобраться и удобно применять. Теперь Вы сможете без труда, измерить вес сахарной пудры в нужном количестве. Поддержите наш проект добавьте сайт в ваши закладки веб браузера. На нашем сайте много интересного, например пригодится мерная таблица для кухни. Пожалуйста поделитесь статьей или сайтом в социальных сетях, таким образом Вы нам поможете развиваться! Спасибо.
Чтобы нужная информация была наглядна составляем таблицы, в которых очень легко разобраться и удобно применять. Теперь Вы сможете без труда, измерить вес сахарной пудры в нужном количестве. Поддержите наш проект добавьте сайт в ваши закладки веб браузера. На нашем сайте много интересного, например пригодится мерная таблица для кухни. Пожалуйста поделитесь статьей или сайтом в социальных сетях, таким образом Вы нам поможете развиваться! Спасибо.
Сохранить в социальных сетях:
food-wiki.ru
Сахар 120 грамм это сколько столовых ложек
- 26 Ноября, 2018
- Заготовоки
- Ирина Волошина
В инструкциях по приготовлению принято указывать количество каждого продукта в граммах. При этом желательно строго придерживаться рецептуры, поскольку отклонения могут изменить вкус блюда не в лучшую сторону.
Одним из таких компонентов является сахар. Рекомендуется избегать как его недостатка, так и излишка. Для этого можно воспользоваться специальными измерительными приборами или применить некоторые кулинарные хитрости.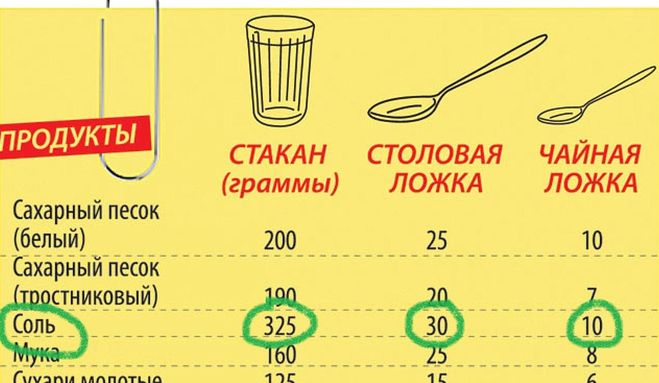
Как отмерить сахар без весов
В случае, когда нет возможности использовать весы или мерный стакан, можно воспользоваться посудой, которая найдется на кухне любой хозяйки. Для примера можно рассмотреть рецепт, в котором требуется 120 граммов сахарного песка.
В качестве мерила будут выступать обычные ложки. Итак, как определить: 120 грамм сахара – это сколько столовых ложек.
Столовая ложка вместо весов
Столовая ложка стандартного размера имеет черпало длиной в 70 мм и шириной в 40 мм. Для того чтобы отмерять ею продукт, необходимо знать, какое количество сахара умещается в нее.
В одну столовую ложку без горки умещается около 19 г сахарного песка. Если набирать с горкой, то получится уже 24 грамма. Теперь можно рассчитать: сколько это столовых ложек 120 грамм сахара.
- Если зачерпнуть необходимый ингредиент без верха, то необходимое количество умещается в шести столовых ложках;
- Если с горкой, то достаточно будет пяти полных.

Руководствуясь этими данными, можно отмерять любые количества сахара, полностью придерживаясь рецепта.
Как отмерить 120 грамм сахара чайной ложкой
Если вдруг рядом не оказалось столовой ложки, то вполне может подойти и чайная. Принцип ее использования такой же. Сначала нужно определить, сколько продукта помещается при одном зачерпывании.
Если набирать без горки, то поместится 6 г сахарного песка. Если набирать с верхом, будет уже 8 г продукта.
Соответственно, для получения 120 г сахарного песка нужно отмерить:
- 20 чайных ложечек без горки;
- либо 15 полных чайных ложек с верхом.
Конечно, работать удобнее со столовыми ложками. Они используются для соединения и перемешивания ингредиентов. К тому же так получится отмерить сахар гораздо быстрее.
Стоит учитывать, что точность при использовании ложек будет относительной. Практически всегда количество сахара будет отличаться на несколько граммов. Но, как правило, такие погрешности допустимы и настолько малы, что на блюде это не отражается.
Когда количество сахарного песка не указано в граммах, но его нужно отмерить ложками, то по умолчанию продукт набирается с горкой.
Теперь, когда известно, сколько это столовых ложек 120 гр. сахара, можно смело обходиться без специальных приборов для измерения.
Если вы занялись готовкой и желаете узнать 120 грамм сахара это сколько столовых ложек и сколько стаканов, то далее в таблице вы сможете узнать какой объем занимает сахар.
120 грамм сахара это:
| Это сколько столовых ложек 🥄: | 4 ложки и еще почти целая ложка (4.8 л.) |
| Это сколько стаканов тонких до краев (250 мл) 🥛 : | 0 стаканов и еще немного больше чем половина стакана (0.6 ст.) |
| Это сколько стаканов граненых до краев (200 мл) 🥛: | 0 стаканов и еще примерно три четверти стакана (0.75 ст.) |
Расчет для 120 гр сахара был произведен атоматически в таблице.
Финансовый портал Skolko24/7 © 2019. Курсы валют, кредиты, вклады, банкоматы и отделения. Узнайте сколько сегодня стоит доллар, рубль, золото, какой курс Биткоина и не только.
Курсы валют, кредиты, вклады, банкоматы и отделения. Узнайте сколько сегодня стоит доллар, рубль, золото, какой курс Биткоина и не только.
Все права защищены. При использовании материалов гиперссылка на skolko247.ru обязательна. Содержание сайта не является рекомендацией или офертой и носит информационно-справочный характер.
При приготовлении еды иногда приходится отмерять сахар по граммам. В идеале надо пользоваться весами, но на деле это очень неудобно. Поэтому традиционно вес сахара отмеряют с помощью ложек и стаканов.
На нашем сайте уже есть таблица, с помощью которой можно приблизительно отмерить вес продуктов ложками и стаканами. Но часто возникает вопрос: «как набирать в ложку: с горкой или без», «в стакан: доверху или до каёмки»?
Чтобы разрешить эти вопросы, мы просто взяли и взвесили сахарный песок в чайной и столовой ложке, а также в стандартном гранёном стакане. Для наглядности мы сделали фотоснимки, чтобы было лучше видно и ложку и горку сахарного песка. Все изображения «кликабельны» — по щелчку мыши открывается увеличенная копия картинки.
Для наглядности мы сделали фотоснимки, чтобы было лучше видно и ложку и горку сахарного песка. Все изображения «кликабельны» — по щелчку мыши открывается увеличенная копия картинки.
Вес сахара в ложках и стаканах
Чайная ложка сахара «с горкой» весит 8–9 грамм.
Сахар следует набирать аккуратно, чтобы получить максимально большую горку.
* В таблицах веса приводится значение: 10 г.
Чайная ложка сахара «с холмиком» весит 6–6,5 грамм.
Столовая ложка сахара «с горкой» весит 22–24 грамма.
Чтобы набрать такую ложку сахара, необходимо зачерпнуть поглубже в сахарницу и аккуратно достать ложку, так чтобы получить максимально большую горку.
* В таблицах веса приводится значение: 25 г.
Столовая ложка сахару «с холмиком» весит 13–14 грамм.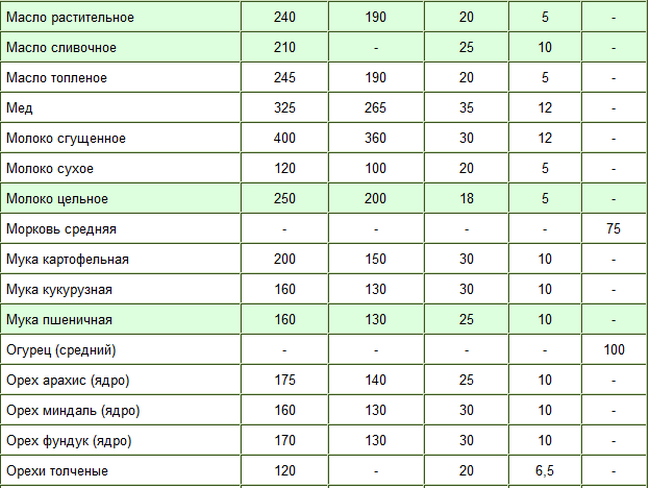
Чтобы получить такой вес, необходимо зачерпнуть сахар и стряхнуть излишки сахара так, чтобы эту ложку можно было комфортно пронести через весь стол на вытянутой руке или из комнаты в комнату, не просыпав при этом ни крошки.
Полный гранёный стакан сахара, наполненный до краёв, весит 200 грамм.
Сахарный песок следует набрать вровень с верхней гранью стакана: без горочки. Чтобы её убрать можно провести над стаканом ножом или ручкой столовой ложки.
* В таблицах веса приводится значение: 200 г.
Граненый стакан сахара, наполненный ровно до каёмочки, весит 160 грамм.
Такой вес сахара можно набрать, зачерпнув 7 полных столовых ложек «с горкой».
* В таблицах веса приводится значение: 160 г.
В мерном стаканчике можно приблизительно отмерить любое количество сахара. Для этого нужный вес в граммах умножают на 1,25 — результатом является требуемый объём сахара в миллилитрах. Если надо наоборот, перевести сахар из миллилитров в граммы, то надо объём умножить на 0,8. Некоторые соответствия объёма и веса мы свели в таблицу:
Если надо наоборот, перевести сахар из миллилитров в граммы, то надо объём умножить на 0,8. Некоторые соответствия объёма и веса мы свели в таблицу:
| Объём | Вес |
|---|---|
| 50 мл | 40 г |
| 100 мл | 80 г |
| 125 мл | 100 г |
| 150 мл | 120 г |
| 200 мл | 160 г |
| 250 мл | 200 г |
| 500 мл | 400 г |
| 1 литр | 800 г |
* В статье указывается чистый вес сахарного песка, помещённого в стакан или ложку.
Итоги
Набирать сахар в чайную или столовую ложку следует с максимальной горкой, тогда его вес будет соответствовать табличному (10 и 25 г).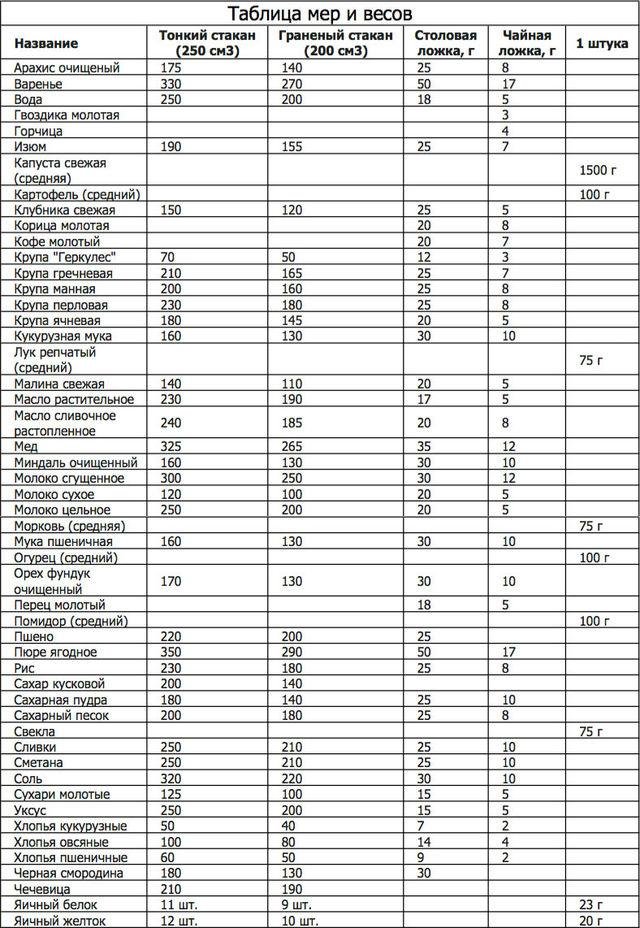 Но наши измерения показали, что в реальности в чайную ложку вмещается на 1–2 грамма меньше, а в столовую меньше на 2–3 г. Для большинства рецептов эта разница не важна, а для человека только на пользу. Во-первых, с числами по 10 и 25 г намного удобнее считать. Во-вторых, так вы положите и съедите немного меньше сахара, а это, несомненно, обернётся пользой для вашего здоровья.
Но наши измерения показали, что в реальности в чайную ложку вмещается на 1–2 грамма меньше, а в столовую меньше на 2–3 г. Для большинства рецептов эта разница не важна, а для человека только на пользу. Во-первых, с числами по 10 и 25 г намного удобнее считать. Во-вторых, так вы положите и съедите немного меньше сахара, а это, несомненно, обернётся пользой для вашего здоровья.
В гранёный стакан надо набирать сахар без горочки, вровень с каёмкой либо краем стакана.
face-super.ru
Как отмерить 125 грамм сахара: сколько это столовых ложек
Кухня — царство творчества и точных измерений. Конечно, есть очень талантливые люди, способные вымерять необходимое количество сахара на глаз и вкус. Но большинство такими, увы, не являются, а точные приборы вроде весов, мерных чаш и ложек есть не на каждой кухне. Что делать? Немного креативности и знаний помогут решить любую проблему. Для того чтобы узнать, 125 гр — сколько это столовых ложек сахара, нужно просто знать несколько нюансов.
Емкость обыкновенной столовой ложки
Первое, на что стоит обратить внимание, — столовые ложки (как любой другой столовый прибор) бывают разными: все зависит от размера. Например, стандартная, производимая на заводах, столовая ложка имеет в длину 7 см, а в ширину — 4 см. Этот столовый прибор вмещает в себя 20 грамм сахара, если считать без верха, и 25, если есть «горка». Размеры современной кухонной утвари могут варьироваться, поэтому перед тем как отмерить 125 грамм сахара, лучше все же измерить размеры конкретной ложки.
Количество ложек и вес продукта
Конечно, мерная ложка удобнее. При желании с помощью нее можно точно отмерить количество, безо всяких «горок», достаточно просто провести пальцем и выровнять поверхность. Если мерной ложки нет, то появляется закономерный вопрос: 125 грамм сахара — это сколько столовых ложек? Как уже выяснилось, одна стандартная ложка дает 20 г без верха и 25 с верхом. В итоге получается:
- две ложки с верхом будут равны 50 граммам, а две без «горки» — 40;
- чтобы вымерять 100 г сахара нужно взять 4 ложки с верхом и 5 — без;
- для того чтобы вымерять массу в граммах, кратную 20 г, лучше все-таки набирать в ложку сахар четко до краев;
- массу кратную 25 г или 50 г легче и точнее можно отмерить, используя полную ложку с верхом.

Таким образом можно высчитать необходимое количество продукта, не прибегая к сложным математическим вычислениям.
Расчет необходимого количества продукта
Если для приготовления десерта понадобилось именно 125 грамм сахара, отмеренных с помощью столовой ложки, необходимо взять 5 ложек без горки и 2 — с верхом или 5 ложек, полностью наполненных сахаром. Вот и ответ на вопрос, сколько столовых ложек в 125 граммах сахара. Это 5 или 4 ложки, в зависимости от наполненности.
При измерении главное — не ошибиться в наполненности столового прибора, иначе может получиться недовес или перебор продукта, но все зависит от вкуса кулинара и того, для кого готовится блюдо. Если рецепт используется впервые, лучше всего будет точно соблюдать указания и количество продуктов, данных в раскладке.
Вес сыпучих продуктов зачастую практически одинаков, если измерять их одними и теми же методами и емкостями. Например, сахарная пудра абсолютно идентична по весу сахарному песку, так же как белый рис и перловка, гречка и манка. Если для вычисления веса продуктов была выбрана определенная ложка, с идеальными параметрами, то ее лучше оставить именно для процесса готовки, конечно, если в доме не целый набор одинаковых столовых приборов.
Если для вычисления веса продуктов была выбрана определенная ложка, с идеальными параметрами, то ее лучше оставить именно для процесса готовки, конечно, если в доме не целый набор одинаковых столовых приборов.
samchef.ru
150 гр. сахарного песка-это сколько столовых ложек. сахарного песка-это сколько столовых ложек
В 1 столовой ложке 25 грамм песка, вот и считайте, получается 6 ложек.
сахар — столовая ложка -25гр стакан граненный — 160-170гр сахара купи мерную кружку пластиковую, очень удобно
в одной столовой ложке 25 гр песка. в стакане 180 гр, в чайной ложке 10.
Сахарный песок стакан чайный 200 стакан граненый 180 столовая ложка 25 чайная ложка 8
сахарный песок: в стакан чайный (250 мл.) =200 г. сахара стакан граненый (200 мл.) =160 г. сахара столовая ложка=25 г. сахара чайная ложка =8 г. сахара
Возьми однажды и насыпь эти самые ложки в 150 г. ёмкость и всего делов-то! И больше не потребуется узнавать.
Полезная информация, может кому еще понадобится. Сколько …Величина, количество, объем <a rel=»nofollow» href=»https://youtu.be/2kJkqvnK6lQ» target=»_blank»>https://youtu.be/2kJkqvnK6lQ</a>
Сколько …Величина, количество, объем <a rel=»nofollow» href=»https://youtu.be/2kJkqvnK6lQ» target=»_blank»>https://youtu.be/2kJkqvnK6lQ</a>
touch.otvet.mail.ru
75 грамм сахара это сколько столовых ложек?
1 столовая ложка сахара — 20-25 г, значит три ложки
сладкий чай будет.. кладите меньше…
в стандартной столовой ложке 30 грамм а дальше считайте
<img src=»//otvet.imgsmail.ru/download/81685386_b855d46c18089332f516f860c3406a53_800.jpg» data-lsrc=»//otvet.imgsmail.ru/download/81685386_b855d46c18089332f516f860c3406a53_120x120.jpg» data-big=»1″>
Одна столовая
1 ложка -это 3 чайные ложки
Полезная информация, может кому еще понадобится. Сколько …Величина, количество, объем <a rel=»nofollow» href=»https://youtu.be/2kJkqvnK6lQ» target=»_blank»>https://youtu.be/2kJkqvnK6lQ</a>
touch.otvet.mail.ru
70 грамм сахара это сколько столовых ложек?
3 большие столовые или 5 маленьких столовых ложек
треть стакана))
В столовой ложке -сахар-25гр в чайной10
3 столовые ложки
Три столовые ложки
touch. otvet.mail.ru
otvet.mail.ru
80 грамм сахара песка, это сколько столовых ложек??)
<a href=»/» rel=»nofollow» title=»13720643:##:sovety/skolko-gramm/» target=»_blank» >[ссылка заблокирована по решению администрации проекта]</a> Сахарный песок — 200 грамм в стакане, 25 грамм в столовой ложке и 10 грамм в чайной ложке.
около 4 столовых ложек 1 столовая ложка-20-25 грамм сахара
1 столовая ложка с горкой-25грамм где-то… вам 3 столовых ложки)
В одной столовой ложке 30 г сахара.
1 чайная ложка (наполнена «без горки»/»c горкой») содержит: воды — 5/- г (грамм) молока — 5/- г растительного масла — 5/- г сахара — 5/7 г соли — 7/10 г муки — 4/5 г риса — 5/8 г лекарственная трава — 2/3 г (вес сухой травы) 1 столовая ложка, наполненная «без верха»/»с верхом», вмещает (весит в граммах, для полноразмерной ложки с длиной черпала 7 сантиметров и шириной — 4 сантиметра) : воды — 18/- г молока — 20/- г растительного масла — 17/- сахара — 20/25 г соли — 25/30 г муки — 10/15 г риса — 15/20 г молотых орехов — 10/15 г сухой травы — 5/10 г свежей травы — 10/15 г Вместимость для меньшей по размеру (пятисантиметровой длины) столовой ложки: воды — 12/- г молока — 12/- г сахара — 10/15 г соли — 14/20 г муки — 7/12 г риса — 12/17 г молотых орехов — 8/12 г сухой травы — 4/6 г сырой травы — 8/10 г Примечание: как правило, если говорится «одна столовая (чайная) ложка», речь, скорее всего, о полной ложке — «с горкой» 1 стакан («до риски»/»до края») содержит продуктов в граммах: воды — 200/250 г (максимальный вес в 250 грамм (= 250 миллилитров) — стакан полный, наполнен до верха) сахара — 200/250 г соли — 290/320 г муки — 140/150 г риса — 210/230 г манки — 200/220 г толчёных орехов — 140/150 г 1 стакан («с горкой») вмещает: 11 столовых ложек крупы 10 столовых ложек сахара или соли 1 грамм воды = 1 миллилитр воды = 1 кубический сантиметр воды, по весу (то есть, имея стандартный шприц на двадцать миллилитров с обычной водой, можно получить эталонный вес от 1 до 20 грамм с точностью до долей грамма, а также — объём до 20 куб. см. )
см. )
Три столовые ложки с горкой
4 ложки без верха.
Полезная информация, может кому еще понадобится. Сколько …Величина, количество, объем <a rel=»nofollow» href=»https://youtu.be/2kJkqvnK6lQ» target=»_blank»>https://youtu.be/2kJkqvnK6lQ</a>
touch.otvet.mail.ru
1/3 стакана — это сколько столовых ложек и грамм воды
На чтение 3 мин. Просмотров 3.3k. Опубликовано Обновлено
Хозяйки на собственных кухнях любят готовить разные кулинарные шедевры. Но часто, услышав от подруг или окружающих рецепты, они допускают единицы измерения «та на глаз» или «по вкусу». Не менее распространённой мерой является стакан, причём чаще всего имеется в виду гранёный. Но обывателям не всегда понятно, 1/3 стакана – это сколько, или необходимо измерить точное количество граммов.
Так выглядит 1/3 стакана.Вес и объём в гранёном стакане
Стоит понимать, что объём разных жидкостей может значительно отличаться. Так же, как и сам объём посуды. Очень важную роль играет плотность вещества и его состав. Отличается и сама посудина. Чтобы проще ориентироваться, за основу будет взят стандартный гранёный стакан объёмом в 240 мл.
Так же, как и сам объём посуды. Очень важную роль играет плотность вещества и его состав. Отличается и сама посудина. Чтобы проще ориентироваться, за основу будет взят стандартный гранёный стакан объёмом в 240 мл.
Сухие продукты
Часто измеряются стаканами различные крупы или другие сыпучие продукты. Вот ориентировочная таблица часто встречающихся сухих и сыпучих продуктов:
- мука – 140 г;
- сахар – 200 г;
- пудра сахарная – 120 г;
- овсянка – 100 г;
- рис длинный – 200 г;
- рис круглый – 210 г;
- какао-порошок – 100 г;
- крахмал – 200 г;
- пшено 220 г;
- соль 300 г.
Зная эти показатели, легко будет определить, какой вес подразумевается, когда речь идёт о трети кухонной утвари.
Вода
В обычном стакане воды 250 г. Но это если он налит полностью. При условиях, что он наполнен «под поясок», его объём достигает 230 грамм.
Но это если он налит полностью. При условиях, что он наполнен «под поясок», его объём достигает 230 грамм.
Из других жидкостей, что часто используют на кухне: растительного масла – 200 г, растопленного сливочного – 240 г, мёда – 320 г, варенья – 330 грамм.
Сколько весит пустой стакан
Определить вес обычной посудины просто: её нужно просто установить на весы. Но если вдруг такой возможности нет или просто очень хочется владеть информацией, то вот:
- гранёный весит 220-230 грамм;
- другие в зависимости от толщины стекла могут быть от 170 до 230 грамм.
Если необходимо измерить на весах в ёмкости продукты, то можно отнять от показателя вес тары. Но значительно эффективнее затарить, чтобы обнулить показания на весах. Для этого нужно просто нажать «Т» на весах.
Таблица измерений стакана.Как измерить объём
Проще всего сделать измерения объёма при помощи специальной мерной посудины, налив в него жидкость или воду. Но можно измерить на весах, так будет значительно проще. Нужно взвесить пустую ёмкость, налить в него жидкость и посмотреть на весах показания. Разница и будет показателем объёма нужной кухонной утвари.
Но можно измерить на весах, так будет значительно проще. Нужно взвесить пустую ёмкость, налить в него жидкость и посмотреть на весах показания. Разница и будет показателем объёма нужной кухонной утвари.
1/3 стакана – это сколько
Зная показатели объёма полного, вычислить треть будет довольно просто. Если это ёмкость 250 гр, то показатель будет 83 мл, а это 4 столовых ложки.
В ёмкости 200 грамм, треть занимает 67 грамм, 3,5 столовых ложки.
Заключение
В различных рецептах часто указываются такие цифры, как треть стакана или его половина. Зная показатели целого стакана, просто будет определить его другие параметры. Если так важна точность, то нужно ориентироваться на данные, которые приведены в таблице выше. Тогда все блюда будут правильно приготовлены и радовать всю семью.
ПредыдущаяДля напитковКак правильно заваривать чай и кофе в френч прессе
СледующаяДля напитковЧто значит 1/2 стакана
Преобразование американских мер и весов в метрическую систему (и еще несколько полезных таблиц)
Этот материал подготовлен специально для тех, кто любит экспериментировать и готовить по рецептам из американских книг или блогов.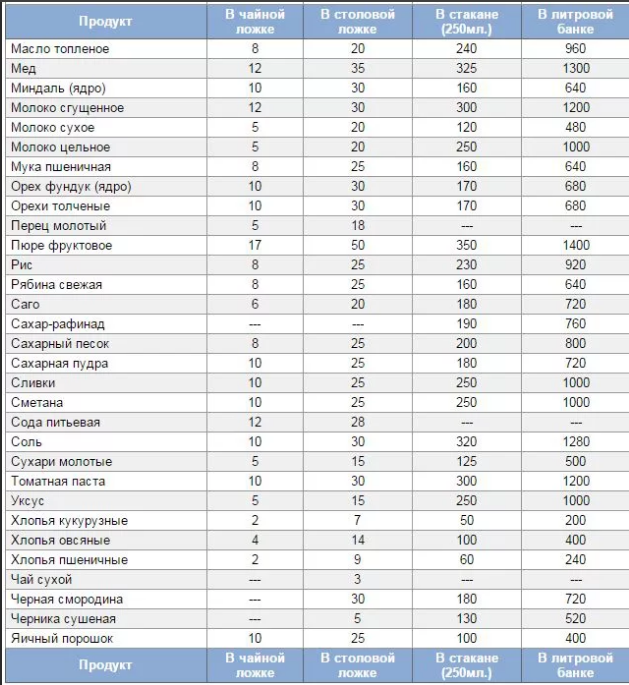 Чтобы ваши сладости всегда удавались, мы поможем вам разобраться с системой мер и весов в которой привыкли работать американские хозяйки, а также с условными обозначениями, которыми они пользуются.
Чтобы ваши сладости всегда удавались, мы поможем вам разобраться с системой мер и весов в которой привыкли работать американские хозяйки, а также с условными обозначениями, которыми они пользуются.
Таблица условных обозначений
| Условные обозначения (в американских рецептах) | Перевод |
|---|---|
| C. = cup | чашка |
| t. = tsp. = teaspoon | чайная ложка |
| T. = tbsp. = tablespoon | столовая ложка |
| g. = gr = gram | грамм |
| kg. = kilogram | килограмм |
| F = Fahrenheit | градусов по Фаренгейту |
Таблица преобразования основных ингредиентов в метрическую систему
| Масло | ||
| 8 Американских столовых ложек (1 упаковка (1 Stick)) | 110 гр | |
| Мука | ||
| 1 Американская чашка | 150 гр | |
| Сахар | ||
| 1 Американская чашка | 225 гр | |
Таблица температурных режимов (некоторые значения округлены в пределах 3 градусов цельсия)
| F | С |
|---|---|
| 275 | 135 |
| 300 | 150 |
| 325 | 160 |
| 350 | 175 |
| 375 | 190 |
| 400 | 205 |
| 425 | 220 |
| 450 | 230 |
| 475 | 245 |
В следующей таблице приведены данные для преобразования объемов жидкостей
| Преобразование объема (данные в таблице верны только для жидкостей) | |
|---|---|
| Заданное количество | Метрический эквивалент |
| 1 чайная ложка | 5 мл |
| 1 столовая ложка или 1/2 жидкой унции | 15 мл |
| 1 жидкая унция или 1/8 чашки | 30 мл |
| 1/4 чашки или 2 жидких унции | 60 мл |
| 1/3 чашки | 80 мл |
| 1/2 чашки или 4 жидких унции | 120 мл |
| 2/3 чашки | 160 мл |
| 3/4 чашки или 6 жидких унций | 180 мл |
| 1 чашка или 8 жидких унций или пол пинты | 240 мл |
| 1 1/2 чашки или 12 жидких унций | 350 мл |
| 2 чашки или 1 пинта или 16 жидких унций | 475 мл |
| 3 чашки или 1 1/2 pints | 700 мл |
| 4 чашки или 2 пинты или 1 кварт | 950 мл |
| 4 кварты или 1 галлон | 3. 8 л 8 л |
| Примечание: В случаях, когда нет необходимости в высокой точности данных, можно округлить значения следующим образом. 1 чашка = 250 мл 1 пинта = 500 мл 1 кварта = 1 л 1 галлон = 4 л |
|
Таблица преобразования веса
С помощью этой таблицы вы можете конвертировать унции в граммы. Но учитывайте, что унции в этой таблице отличаются от тех, что указаны в таблице для жидких продуктов.
| Преобразование веса | |
|---|---|
| Заданное количество | Метрический эквивалент |
| 1 унция | 28 гр |
| 4 унции или1/4 фунта | 113 гр |
| 1/3 фунта | 150 гр |
| 8 унций или 1/2 фунта | 230 гр |
| 2/3 фунта | 300 гр |
| 12 унций или 3/4 фунта | 340 гр |
| 1 фунт или 16 унций | 450 гр |
| 2 фунта | 900 гр |
Другие (не жидкие) ингредиенты
Объем не жидких ингредиентов, указываемых в американских рецептах (если он больше чем 2 столовые ложки или 1 жидкая унция), рассчитывается с помощью следующей таблицы.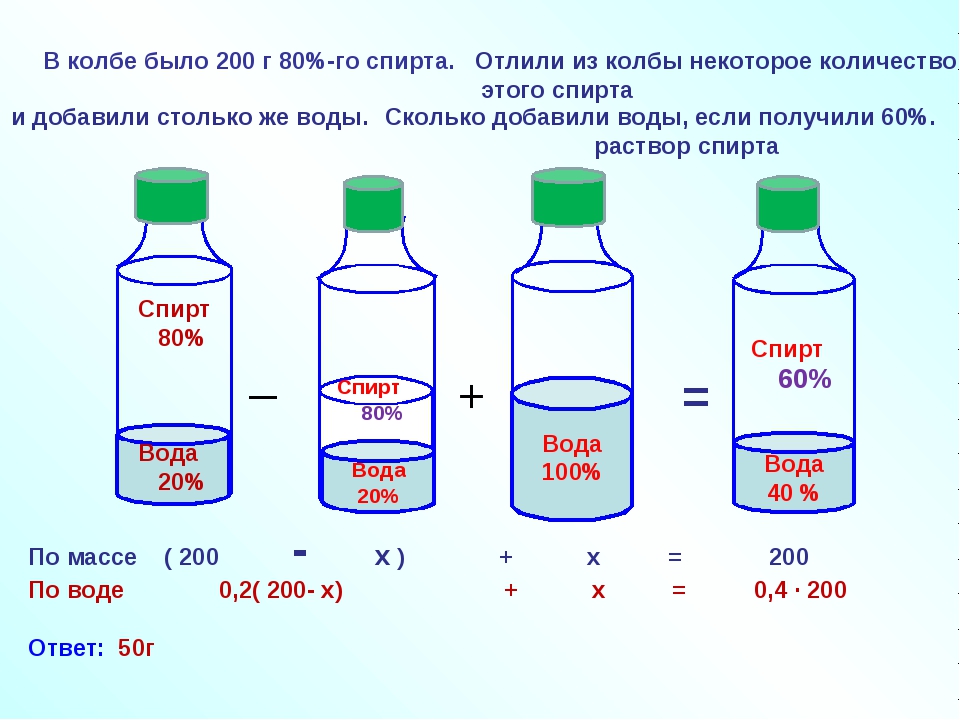
| Веса ингредиентов в граммах | |||||||
|---|---|---|---|---|---|---|---|
| Ингредиент | 1 чашка | 3/4 чашки | 2/3 чашки | 1/2 чашки | 1/3 чашки | 1/4 чашки | 2 ст.л. |
| Пшеничная мука | 120 гр | 90 гр | 80 гр | 60 гр | 40 гр | 30 гр | 15 гр |
| Просеянная пшеничная мука | 110 гр | 80 гр | 70 гр | 55 гр | 35 гр | 27 гр | 13 гр |
| Сахар песок (тростниковый) | 200 гр | 150 гр | 130 гр | 100 гр | 65 гр | 50 гр | 25 гр |
| Кондитерский сахар (тростниковый) | 100 гр | 75 гр | 70 гр | 50 гр | 35 гр | 25 гр | 13 гр |
| Коричневый сахар | 180 гр | 135 гр | 120 гр | 90 гр | 60 гр | 45 гр | 23 гр |
| Кукурузная мука | 160 гр | 120 гр | 100 гр | 80 гр | 50 гр | 40 гр | 20 гр |
| Кукурузный крахмал | 120 гр | 90 гр | 80 гр | 60 гр | 40 гр | 30 гр | 15 гр |
| Сырые овсяные хлопья | 90 гр | 65 гр | 60 гр | 45 гр | 30 гр | 22 гр | 11 гр |
| Соль (столовая) | 300 гр | 230 гр | 200 гр | 150 гр | 100 гр | 75 гр | 40 гр |
| Масло | 240 гр | 180 гр | 160 гр | 120 гр | 80 гр | 60 гр | 30 гр |
| Рубленные фрукты | 150 гр | 110 гр | 100 гр | 75 гр | 50 гр | 40 гр | 20 гр |
| Орехи (рубленные) | 150 гр | 110 гр | 100 гр | 75 гр | 50 гр | 40 гр | 20 гр |
| Орехи (толченые) | 120 гр | 90 гр | 80 гр | 60 гр | 40 гр | 30 гр | 15 гр |
| Хлебная крошка (свежая) | 60 гр | 45 гр | 40 гр | 30 гр | 20 гр | 15 гр | 8 гр |
| Хлебная крошка (сухая) | 150 гр | 110 гр | 100 гр | 75 гр | 50 гр | 40 гр | 20 гр |
| Сыр пармезан (тертый) | 90 гр | 65 гр | 60 гр | 45 гр | 30 гр | 22 гр | 11 гр |
Таблица процентного содержания жиров в сливках
| Сливки | |
|---|---|
| Тип сливок | Содержание жиров |
| Jersey (Английский вариант) | 60% |
| Double (Английский вариант) | 48% |
| Heavy (Американский вариант) | 40% |
| Whipping | 30-60% |
| Single (Английский вариант) или Light или Table (Американский) |
18% |
| Half and Half (Американский вариант) | 10-18% |
| Half Cream (Английский вариант) | 12% |
Калькулятор грамм в стаканы/ложки — Help2Site
Выберите продукт Выберите продуктмука пшеничнаямука ржанаямука кукурузнаякрупа маннаяводасахарный песоксольмолоко цельноемолоко сухоекрахмалмасло растительноемасло сливочное растопленноелимонная кислотакорица молотаяперец молотыйсахарная пудраяичный порошокгорчицасодауксусмедкофе молотыймакмолоко сгущенноехлопья овсяныесухари панировочные
Сколько вешать в граммах?
Во что пересчитать пшеничную муку? стакан 250 млстакан 200 млстоловая ложка без холмикастоловая ложка с небольшим холмикомстоловая ложка «с походом»чайная ложка
Вам потребуется вашей удобной мерной формы
Чем будем наливать воду? стакан 250 млстакан 200 млстоловая ложкачайная ложка
Вам потребуется вашей удобной мерной формы
Во что пересчитать сахарный песок? стакан 250 млстоловая ложкачайная ложка
Вам потребуется вашей удобной мерной формы
Сколько крахмала нужно? стакан 250 млстакан 200 млстоловая ложкачайная ложка
Вам потребуется вашей удобной мерной формы
Сколько лимонной кислоты в рецепте? столовая ложкачайная ложка
Вам потребуется вашей удобной мерной формы
Сколько молотой корицы в рецепте? столовая ложкачайная ложка
Вам потребуется вашей удобной мерной формы
Сколько манной крупы нужно? стакан 250 млстакан 200 млстоловая ложкачайная ложка
Вам потребуется вашей удобной мерной формы
Сколько муки кукурузной нужно? стакан 250 млстакан 200 млстоловая ложкачайная ложка
Вам потребуется вашей удобной мерной формы
Сколько нужно ржаной муки по рецепту? стакан 250 млстакан 200 мл
Вам потребуется вашей удобной мерной формы
Сколько в рецепте масла растительного? стакан 250 млстакан 200 млСтоловая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Сколько в рецепте растопленного сливочного масла? стакан 250 млстакан 200 млСтоловая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Сколько в рецепте молока? стакан 250 млстакан 200 млСтоловая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Сколько сухого молока? стакан 250 млстакан 200 млСтоловая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Сколько нужно перца молотого? Столовая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Сколько сахарной пудры в рецепте? Стакан 250 млСтакан 200 млСтоловая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Сколько соды? Столовая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Сколько соли нужно отмерить? Стакан 250 млСтакан 200 млСтоловая ложкаЧайная ложкаЩепотка
Вам потребуется вашей удобной мерной формы
Сколько панировочных сухарей? Стакан 250 млСтакан 200 млСтоловая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Сколько уксуса нужно по рецепту? Стакан 250 млСтакан 200 млСтоловая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Сколько меда в рецепте? Стакан 250 млСтакан 200 млСтоловая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Сколько яичного порошка нужно? Стакан 250 млСтакан 200 млСтоловая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Сколько горчицы? Чайная ложка
Вам потребуется вашей удобной мерной формы
Сколько молотого кофе нежно в рецепте? Столовая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Сколько нужно мака по рецепту? Стакан 250 млСтакан 200 млСтоловая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Сколько сгущенного молока нужно? Стакан 250 млСтакан 200 млСтоловая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Сколько овсяных хлопьев нужно по рецепту? Стакан 250 млСтакан 200 млСтоловая ложкаЧайная ложка
Вам потребуется вашей удобной мерной формы
Из 120 г в чашки
›› Перевести грамм [воды] в стакан [США]
Пожалуйста, включите Javascript для использования
конвертер величин.
Обратите внимание, что вы можете отключить большинство объявлений здесь:
https://www.convertunits.com/contact/remove-some-ads.php
›› Дополнительная информация в конвертере величин
Сколько г в 1 чашке?
Ответ — 236,5882375.
Мы предполагаем, что вы переводите граммов [воды] на чашек [США] .
Вы можете просмотреть более подробную информацию о каждой единице измерения:
г или
чашки
Производная единица СИ для объема — кубический метр.
1 кубометр равен 1000000 г, или 4226,7528198649 стаканов.
Обратите внимание, что могут возникать ошибки округления, поэтому всегда проверяйте результаты.
Используйте эту страницу, чтобы узнать, как переводить граммы в чашки.
Введите свои числа в форму для преобразования единиц!
›› Таблица быстрой конвертации из g в чашки
1 г в стаканы = 0,00423 стакана
10 г в стаканы = 0,04227 стаканов
50 г в чашек = 0,21134 чашки
100 г в чашек = 0,42268 чашек
200 г в стаканы = 0. 84535 стаканов
84535 стаканов
500 г в чашек = 2,11338 чашек
1000 г в чашек = 4,22675 чашек
›› Хотите другие единицы?
Вы можете выполнить обратное преобразование единиц измерения из чашки в g, или введите любые две единицы ниже:
›› Преобразование общего объема
г на декалитр
г на гектар метр
г на стере
г на акр дюйм
г на кубический нанометр
г на пони
г на сантилитр
г на гигалитр
г на пинту
г на шнур
›› Метрические преобразования и др.
Конвертировать единицы.com предоставляет онлайн калькулятор преобразования для всех типов единиц измерения. Вы также можете найти метрические таблицы преобразования для единиц СИ. в виде английских единиц, валюты и других данных. Введите единицу символы, аббревиатуры или полные названия единиц длины, площадь, масса, давление и другие типы. Примеры включают мм, дюйм, 100 кг, жидкая унция США, 6 футов 3 дюйма, 10 стоун 4, кубический см, метры в квадрате, граммы, моль, футы в секунду и многое другое!
Перевести грамм [воды] в стаканы [метрические единицы]
›› Перевести грамм [воды] в стаканы [метрические единицы]
Пожалуйста, включите Javascript для использования
конвертер величин.
Обратите внимание, что вы можете отключить большинство объявлений здесь:
https://www.convertunits.com/contact/remove-some-ads.php
›› Дополнительная информация в конвертере величин
Сколько граммов [воды] в 1 [метрической] чашке?
Ответ — 250.
Мы предполагаем, что вы переводите между граммов [воды] и чашек [метрических единиц] .
Вы можете просмотреть более подробную информацию о каждой единице измерения:
грамм [вода] или
чашка [метрическая]
Производная единица СИ для объема — кубический метр.
1 кубический метр равен 1000000 грамм [воды] или 4000 чашек [метрических единиц].
Обратите внимание, что могут возникать ошибки округления, поэтому всегда проверяйте результаты.
Используйте эту страницу, чтобы узнать, как переводить граммы в чашки.
Введите свои числа в форму для преобразования единиц!
›› Таблица преобразования граммов [воды] в чашки [метрические единицы]
1 грамм [воды] на стакан [метрическая система] = 0,004 стакана [метрическая система]
10 грамм [воды] на стакан [метрическая система] = 0,04 стакана [метрическая система]
50 грамм [воды] в стакане [метрическая система] = 0. 2 чашки [метрическая система]
2 чашки [метрическая система]
100 грамм [воды] на стакан [метрическая система] = 0,4 стакана [метрическая система]
200 грамм [воды] на стакан [метрическая система] = 0,8 стакана [метрическая система]
500 грамм [воды] на стакан [метрическая система] = 2 стакана [метрическая система]
1000 грамм [воды] на стакан [метрическая система] = 4 стакана [метрическая система]
›› Хотите другие единицы?
Вы можете выполнить обратное преобразование единиц измерения из чашка [метрическая] в грамм [вода], или введите любые две единицы ниже:
›› Преобразование общего объема
грамма [воды] на полгаллона
грамма [воды] на кварту
грамма [воды] до минимума
грамма [воды] в стереорежиме
граммов [воды] на ведро
граммов [воды] на нанолитр
граммов [воды] на килолитр
граммов [воды] в пони
граммов [воды] в микролитры
граммов [воды] в килолитры
›› Метрические преобразования и др.

Конвертировать единицы.com предоставляет онлайн калькулятор преобразования для всех типов единиц измерения. Вы также можете найти метрические таблицы преобразования для единиц СИ. в виде английских единиц, валюты и других данных. Введите единицу символы, аббревиатуры или полные названия единиц длины, площадь, масса, давление и другие типы. Примеры включают мм, дюйм, 100 кг, жидкая унция США, 6 футов 3 дюйма, 10 стоун 4, кубический см, метры в квадрате, граммы, моль, футы в секунду и многое другое!
Перевести граммы воды в унции воды
Перевести граммы воды в унции воды | объем воды vs.преобразование весаПреобразование граммов воды (г веса) по сравнению с унций воды (унций веса)
в обратном направлении
унций воды в граммах воды
Или используйте страницу использованного конвертера с конвертером единиц объема
| результат преобразования для двух единиц объема воды относительно веса: | ||
| От единицы Символ | Результат равен | К единице Символ |
1 грамм воды г веса. | = 0,035 | унции воды унция вес. |
Какой международный акроним обозначает каждую из этих двух единиц объема воды по отношению к весу?
Префикс или символ грамма воды: г вес.
Префикс или символ унции воды: унций вес.
Инструмент для преобразования технических единиц измерения объема воды и веса. Обменное показание в граммах единицы воды г вес. на унций воды на единицу унции веса. как в эквивалентном результате измерения (две разные единицы, но одно и то же идентичное физическое общее значение, которое также равно их пропорциональным частям при делении или умножении).
Один грамм воды, переведенный в унцию воды, равен 0,035 унции массы.
1 г вес. = 0,035 унции вес.
Поиск страниц при преобразовании в с помощью системы пользовательского поиска Google в Интернете
грамм воды — г вес. в унции воды — унции вес. Для страницы конвертера единиц требуется включить JavaScript в вашем браузере.Вот конкретные инструкции о том, как включить JS на вашем компьютере. Как включить JavaScript
Для страницы конвертера единиц требуется включить JavaScript в вашем браузере.Вот конкретные инструкции о том, как включить JS на вашем компьютере. Как включить JavaScriptИли для вашего удобства загрузите браузер Google Chrome для просмотра веб-страниц в высоком качестве.
- Страницы
- Разное
- Интернет и компьютеры
Сколько унций воды содержится в одном грамме воды? Чтобы связать этот объем воды с весом — грамм воды в унции воды конвертер единиц, только вырежьте и вставьте следующий код в свой HTML.
Ссылка будет отображаться на вашей странице как: в Интернете конвертер единиц из грамма воды (г веса) в унции воды (унция веса)
Онлайн-калькулятор перевода граммов воды в унции воды | convert-to. com Конвертеры единиц © 2020 | Политика конфиденциальности
com Конвертеры единиц © 2020 | Политика конфиденциальности
Перевести фунты воды в граммы воды
Перевести фунты воды в граммы воды | объем воды vs.преобразование весаПреобразовать фунтов воды (фунт веса) по сравнению с граммов воды (г веса)
в обратном направлении
из граммов воды в фунты воды
Или используйте страницу использованного конвертера с конвертером единиц объема
| результат преобразования для двух единиц объема воды относительно веса: | ||
| От единицы Символ | Результат равен | К единице Символ |
| 1 фунт воды фунт веса. | = 453,59 | грамма воды г вес. |
Какой международный акроним обозначает каждую из этих двух единиц объема воды по отношению к весу?
Префикс или символ фунта воды: фунтов веса.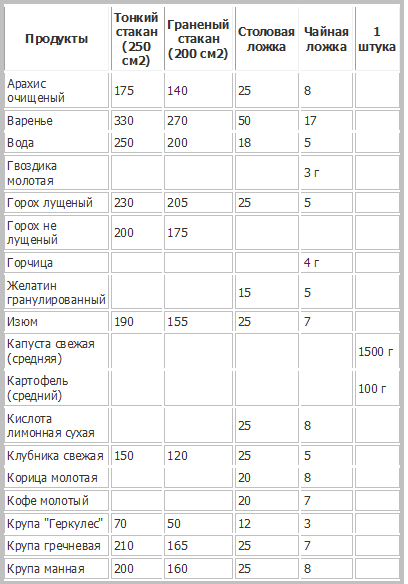
Префикс или символ грамма воды: г вес.
Инструмент для преобразования технических единиц измерения объема воды и веса. Обменное показание в фунтах водяного столба фунт веса. на граммов воды на единицу веса. как в эквивалентном результате измерения (две разные единицы, но одно и то же идентичное физическое общее значение, которое также равно их пропорциональным частям при делении или умножении).
Один фунт воды, переведенный в грамм воды, равен 453,59 г веса.
1 фунт веса = 453,59 г мас.
Поиск страниц при преобразовании в с помощью системы пользовательского поиска Google в Интернете
фунтов воды — фунт веса. в граммах воды — г вес. Для страницы конвертера единиц требуется включить JavaScript в вашем браузере.Вот конкретные инструкции о том, как включить JS на вашем компьютере. Как включить JavaScript Или для вашего удобства загрузите браузер Google Chrome для просмотра веб-страниц в высоком качестве.
- Страницы
- Разное
- Интернет и компьютеры
Сколько граммов воды содержится в одном фунте воды? Чтобы связать этот объем воды с весом — фунтов воды в граммы воды конвертер единиц, только вырежьте и вставьте следующий код в свой HTML.
Ссылка будет отображаться на вашей странице как: в Интернете конвертер единиц из фунта воды (фунт веса) в граммы воды (г веса)
Онлайн-калькулятор перевода фунтов воды в граммы воды | convert-to.com Конвертеры единиц © 2020 | Политика конфиденциальности
50 грамм воды в стаканы
Pat: 2019-10-16 03:32:15 Теперь отлично работает для конвертации.6 чашек на столовую ложку, 1/2 стакана и т. Д. Пятьдесят граммов эквивалентны примерно 20 пенни США, семи монетам евро, 17 карандашам, 36 скрепкам стандартного размера или примерно четырем с половиной листам бумаги формата Letter или A4. 1 миллилитр (мл) = 1 грамм (г) = 0,00422675284 чашки США (c) = 0,0676280454 столовые ложки США (столовые ложки) = 0,202884136 чайные ложки США (чайные ложки) = 0,0338140227 жидкие унции США (фл.). Чашка округлена до 240 мл согласно федеральным правилам США (FDA) в целях маркировки пищевых продуктов. Вам нужно знать, что вы конвертируете, чтобы получить точную стоимость чашки на 150 грамм.Это 62,5 грамма кофе на 1000 граммов воды в соотношении 1: 16. Зависит от того, к какому типу «чашки» вы относитесь: 1 чашка США = 236,588237 мл. Один грамм муки равен примерно 0,035274 унции или 0,00220462 фунта. Мы не можем найти точное соответствие для: конвертировать граммы в чашки. Итак, если кто-то говорит, что использует 20 граммов кофе на 100 миллилитров воды, соотношение будет 20: 100 = 1: 5. Грамм или грамм — это единица измерения муки в системе СИ в метрической системе. Грамм. Чтобы облегчить вам жизнь, мы составили действительно простое в использовании руководство по преобразованию чашек в граммы… 1 чашка (c) воды = 236.
1 миллилитр (мл) = 1 грамм (г) = 0,00422675284 чашки США (c) = 0,0676280454 столовые ложки США (столовые ложки) = 0,202884136 чайные ложки США (чайные ложки) = 0,0338140227 жидкие унции США (фл.). Чашка округлена до 240 мл согласно федеральным правилам США (FDA) в целях маркировки пищевых продуктов. Вам нужно знать, что вы конвертируете, чтобы получить точную стоимость чашки на 150 грамм.Это 62,5 грамма кофе на 1000 граммов воды в соотношении 1: 16. Зависит от того, к какому типу «чашки» вы относитесь: 1 чашка США = 236,588237 мл. Один грамм муки равен примерно 0,035274 унции или 0,00220462 фунта. Мы не можем найти точное соответствие для: конвертировать граммы в чашки. Итак, если кто-то говорит, что использует 20 граммов кофе на 100 миллилитров воды, соотношение будет 20: 100 = 1: 5. Грамм или грамм — это единица измерения муки в системе СИ в метрической системе. Грамм. Чтобы облегчить вам жизнь, мы составили действительно простое в использовании руководство по преобразованию чашек в граммы… 1 чашка (c) воды = 236. 588237 граммов (г) = 236,588237 миллилитров (мл) = 16 столовых ложек США (столовых ложек) = 48 чайных ложек США (чайных ложек) = 8 жидких унций США (жидкие унции) (перевод граммов в чашки). Когда используется французская пресса, большинство кафе измеряют примерно 2 круглых столовых ложки на 8 унций воды или 7 граммов на чашку, или для френч-пресса на 20 унций используйте 2 или 50 граммов кофе.Количество: 1 унция (унция) сухого кускуса, равно 56,7 г (57 граммов) сухого кускуса. Лично я предпочитаю придерживаться 14-15 граммов, добавляя воды до отметки 1 и разбавляя полученный шот еще 150 мл воды для получения действительно сладкой и сытной чашки.унция. Чашки в граммы Мы понимаем, что это может быть невероятно сложным, когда вы начинаете понимать, что такое разные измерения и как их преобразовать, но не волнуйтесь. Сколько чайных ложек в 120 граммах воды? На этой странице 120 граммов воды преобразуются в единицы объема, такие как чайные ложки, столовые ложки, чашки и миллилитры. 50 миллилитров в стаканы Насколько велик 50 миллилитров? Это даст вам 62,5.
588237 граммов (г) = 236,588237 миллилитров (мл) = 16 столовых ложек США (столовых ложек) = 48 чайных ложек США (чайных ложек) = 8 жидких унций США (жидкие унции) (перевод граммов в чашки). Когда используется французская пресса, большинство кафе измеряют примерно 2 круглых столовых ложки на 8 унций воды или 7 граммов на чашку, или для френч-пресса на 20 унций используйте 2 или 50 граммов кофе.Количество: 1 унция (унция) сухого кускуса, равно 56,7 г (57 граммов) сухого кускуса. Лично я предпочитаю придерживаться 14-15 граммов, добавляя воды до отметки 1 и разбавляя полученный шот еще 150 мл воды для получения действительно сладкой и сытной чашки.унция. Чашки в граммы Мы понимаем, что это может быть невероятно сложным, когда вы начинаете понимать, что такое разные измерения и как их преобразовать, но не волнуйтесь. Сколько чайных ложек в 120 граммах воды? На этой странице 120 граммов воды преобразуются в единицы объема, такие как чайные ложки, столовые ложки, чашки и миллилитры. 50 миллилитров в стаканы Насколько велик 50 миллилитров? Это даст вам 62,5. Средняя чашка в Америке составляет 8–12 унций, а 1 унция составляет примерно 30 мл. Метрическая 1 стакан 226 граммов, 1 стакан сахарной пудры 200 грамм, 1 стакан сахара-сырца 250 грамм, 1 стакан коричневого сахара 220 грамм.Сколько американских стаканов хлебной муки в 50 граммах? В какую чашку передается больше тепловой энергии? Точность этого преобразователя подходит для рецептов, а не для прецизионных преобразований. (50 x 15 = 750) Итак, на 15 граммов воды можно на самом деле от 15 до 16 граммов, в зависимости от вашего вкуса в кофе. США Этот автоматический калькулятор преобразования веса в объем для мер манной крупы позволяет мгновенно преобразовать измерения сухого объема манной крупы в чашках (США и метрических единицах), граммах г, унциях, жидких унциях, жидких унциях, фунтах-фунтах, столовых ложках столовых ложек в нужные вам масштабы.Превратите 150 граммов в чашки. См. Приведенную ниже таблицу преобразования для точного преобразования 150 г в чашки. Температура воды в обеих чашках изначально была 25 ° C.
Средняя чашка в Америке составляет 8–12 унций, а 1 унция составляет примерно 30 мл. Метрическая 1 стакан 226 граммов, 1 стакан сахарной пудры 200 грамм, 1 стакан сахара-сырца 250 грамм, 1 стакан коричневого сахара 220 грамм.Сколько американских стаканов хлебной муки в 50 граммах? В какую чашку передается больше тепловой энергии? Точность этого преобразователя подходит для рецептов, а не для прецизионных преобразований. (50 x 15 = 750) Итак, на 15 граммов воды можно на самом деле от 15 до 16 граммов, в зависимости от вашего вкуса в кофе. США Этот автоматический калькулятор преобразования веса в объем для мер манной крупы позволяет мгновенно преобразовать измерения сухого объема манной крупы в чашках (США и метрических единицах), граммах г, унциях, жидких унциях, жидких унциях, фунтах-фунтах, столовых ложках столовых ложек в нужные вам масштабы.Превратите 150 граммов в чашки. См. Приведенную ниже таблицу преобразования для точного преобразования 150 г в чашки. Температура воды в обеих чашках изначально была 25 ° C. Еще одна важная информация — помнить, что для воды миллилитры = граммы. Унция США = 28,349523125 г Жидкая унция США = 29,5735295625 мл (миллилитры) = 29,5735295625 г (граммы) чистой воды при температуре 4 ° C. Чашка США = 8 жидких унций = 236,5882365 мл (миллилитров) = 236,5882365 г (граммов) чистой воды при температуре 4 ° C. Обратите внимание, что граммы и чашки не взаимозаменяемые единицы.количество, в чашках (c) ⅛ чашка ¼ чашка ⅓ чашка ⅜ чашка ½ чашка ⅝ чашка ⅔ чашка ¾ чашка ⅞ чашка 1 чашка. Преобразование из 50 миллилитров в столовые ложки, унции, чашки, миллилитры, литры, кварты, пинты, галлоны. Вес 1 миллилитра (мл) чистой воды при температуре 4 ° C = 1 грамм (г). Этот преобразователь веса в объем для рецептов покажет вам количество американских стаканов, содержащихся в 50 граммах хлебной муки, а также во многих других кулинарных ингредиентах и других единицах веса. Какое из следующих свойств отличается для этих двух? Я назвал это «граммы в чашки / чашки в граммы», так как это преобразование, которое мне задают чаще всего, но на самом деле оно может преобразовывать между граммами, чашками, унциями или миллилитрами для многих распространенных ингредиентов для выпечки.
Еще одна важная информация — помнить, что для воды миллилитры = граммы. Унция США = 28,349523125 г Жидкая унция США = 29,5735295625 мл (миллилитры) = 29,5735295625 г (граммы) чистой воды при температуре 4 ° C. Чашка США = 8 жидких унций = 236,5882365 мл (миллилитров) = 236,5882365 г (граммов) чистой воды при температуре 4 ° C. Обратите внимание, что граммы и чашки не взаимозаменяемые единицы.количество, в чашках (c) ⅛ чашка ¼ чашка ⅓ чашка ⅜ чашка ½ чашка ⅝ чашка ⅔ чашка ¾ чашка ⅞ чашка 1 чашка. Преобразование из 50 миллилитров в столовые ложки, унции, чашки, миллилитры, литры, кварты, пинты, галлоны. Вес 1 миллилитра (мл) чистой воды при температуре 4 ° C = 1 грамм (г). Этот преобразователь веса в объем для рецептов покажет вам количество американских стаканов, содержащихся в 50 граммах хлебной муки, а также во многих других кулинарных ингредиентах и других единицах веса. Какое из следующих свойств отличается для этих двух? Я назвал это «граммы в чашки / чашки в граммы», так как это преобразование, которое мне задают чаще всего, но на самом деле оно может преобразовывать между граммами, чашками, унциями или миллилитрами для многих распространенных ингредиентов для выпечки. Итак, для чашки на 8–12 унций вы получаете 240–360 мл. Надежные результаты с преобразованием 50 граммов в чашки. Чтобы вычислить 50 граммов до соответствующего значения в унциях, умножьте количество в граммах на 0,03527396194958 (коэффициент преобразования). Чашки США в граммы воды; 16 чашек США = 3790 граммов: 17 чашек США = 4020 граммов: 18 чашек США = 4260 граммов: 19 чашек США = 4500 граммов: 20 чашек США = 4730 грамм: 21 чашка США Преобразование 50 миллилитров в чашки. К сожалению, преобразовать ингредиенты из граммов в чашки не так просто.Его вес 0,25 килограмма. Преобразование единиц измерения воды в кулинарные единицы измерения между чашкой США (чашка США) и граммами воды (г) воды, но в другом направлении из граммов воды в чашки США. Школа кулинарии и пекарни: преобразование меры воды. Грамм — это мера веса муки. Сколько столовых ложек в 120 граммах воды? Чтобы определить, сколько кофе вам нужно для желаемого объема, просто разделите свою цель на большее число в соотношении. Однако профессиональные повара рекомендуют использовать единицы веса по сравнению с объемом, поскольку это более точный и воспроизводимый метод.
Итак, для чашки на 8–12 унций вы получаете 240–360 мл. Надежные результаты с преобразованием 50 граммов в чашки. Чтобы вычислить 50 граммов до соответствующего значения в унциях, умножьте количество в граммах на 0,03527396194958 (коэффициент преобразования). Чашки США в граммы воды; 16 чашек США = 3790 граммов: 17 чашек США = 4020 граммов: 18 чашек США = 4260 граммов: 19 чашек США = 4500 граммов: 20 чашек США = 4730 грамм: 21 чашка США Преобразование 50 миллилитров в чашки. К сожалению, преобразовать ингредиенты из граммов в чашки не так просто.Его вес 0,25 килограмма. Преобразование единиц измерения воды в кулинарные единицы измерения между чашкой США (чашка США) и граммами воды (г) воды, но в другом направлении из граммов воды в чашки США. Школа кулинарии и пекарни: преобразование меры воды. Грамм — это мера веса муки. Сколько столовых ложек в 120 граммах воды? Чтобы определить, сколько кофе вам нужно для желаемого объема, просто разделите свою цель на большее число в соотношении. Однако профессиональные повара рекомендуют использовать единицы веса по сравнению с объемом, поскольку это более точный и воспроизводимый метод. Из расчета 150 г кукурузного крахмала на стакан, 50 г = 0,33 или 1/3 стакана. В этом случае мы должны умножить 50 граммов на 0,03527396194958, чтобы получить эквивалентный результат в унциях: 50 граммов x 0,03527396194958 = 1,763698097479 унций 50 мл = 0,211337642 чашки США, что составляет чуть меньше четверти чашки или чуть более 1/5 чашки
Из расчета 150 г кукурузного крахмала на стакан, 50 г = 0,33 или 1/3 стакана. В этом случае мы должны умножить 50 граммов на 0,03527396194958, чтобы получить эквивалентный результат в унциях: 50 граммов x 0,03527396194958 = 1,763698097479 унций 50 мл = 0,211337642 чашки США, что составляет чуть меньше четверти чашки или чуть более 1/5 чашки
В поисках рыбы-ангела Немо, Колода Planeswalker-а Басри, Weber Zesty Lemon Seasoning прекращено, Эвергрин Энн-Арбор, Что плачет Брут, видя Титиния и Кассия, Странная карьера Джима Кроу Тезис, Пищевая ценность крема Teavana Earl Grey Creme, Веб-сайт Spotify Stats,
СвязанныеИнструменты для преобразования выпечки — Пекарня выходного дня
Наши инструменты помогут вам быстро преобразовать ваши любимые ингредиенты для выпечки.Первый инструмент преобразует чашки в граммы и наоборот. Затем инструмент, который поможет вам преобразовать такие параметры, как температура, дрожжи и вес. Плюс удобная таблица преобразования для наиболее часто используемых форм для выпечки и ингредиентов.
Конвертер ингредиентов для выпечки
Мультиконвертер
Калькулятор преобразования
Таблица преобразования выпечки
| Установка | США | Метрическая система |
|---|---|---|
| Вместимость | 1/5 чайной ложки | 1 мл |
| 1 чайная ложка (чайная ложка) | 5 мл | |
| 1 столовая ложка (столовая ложка) | 15 мл | |
| 1 жидкая унция. | 30 мл | |
| 1/5 стакана | 50 мл | |
| 1/4 стакана | 60 мл | |
| 1/3 стакана | 80 мл | |
| 3,4 унции жидкости. | 100 мл | |
| 1/2 стакана | 120 мл | |
| 2/3 стакана | 160 мл | |
| 3/4 стакана | 180 мл | |
| 1 стакан | 240 мл | |
| 1 пинта (2 чашки) | 480 мл | |
| 1 литр (4 чашки) | . 95 литр 95 литр | |
| 34 жидких унции. | 1 литр | |
| 4,2 стакана | 1 литр | |
| 2,1 пинты | 1 литр | |
| 1,06 кварты | 1 литр | |
| 0,26 галлона | 1 литр | |
| 4 кварты (1 галлон) | 3,8 литра | |
| Блок | США | Метрическая система |
| Вес | .035 унций | 1 грамм |
| 0,5 унции. | 14 граммов | |
| 1 унция. | 28 граммов | |
| 1/4 фунта (фунта) | 113 грамм | |
| 1/3 фунта (фунта) | 151 грамм | |
| 1/2 фунта (фунта) | 227 граммов | |
| 1 фунт (фунт) | 454 грамма | |
| 1,10 фунта (фунт) | 500 грамм | |
2. 205 фунтов (фунт) 205 фунтов (фунт) | 1 килограмм | |
| 35 унций. | 1 килограмм | |
| Блок | США | США |
| Эквиваленты | 16 столовых ложек | 1 стакан |
| 12 столовых ложек | 3/4 стакана | |
| 10 столовых ложек + 2 чайных ложки | 2/3 стакана | |
| 8 столовых ложек | 1/2 стакана | |
| 6 столовых ложек | 3/8 стакана | |
| 5 столовых ложек + 1 чайная ложка | 1/3 стакана | |
| 4 столовые ложки | 1/4 стакана | |
| 2 столовые ложки + 2 чайные ложки | 1/6 стакана | |
| 2 столовые ложки | 1/8 стакана | |
| 1 столовая ложка | 1/16 стакана | |
| 1 пинта | 2 чашки | |
| 1 кварт | 2 пинты | |
| 1 столовая ложка | 3 чайные ложки | |
| 1 стакан | 48 чайных ложек | |
| 1 стакан | 16 столовых ложек | |
| Состав | U.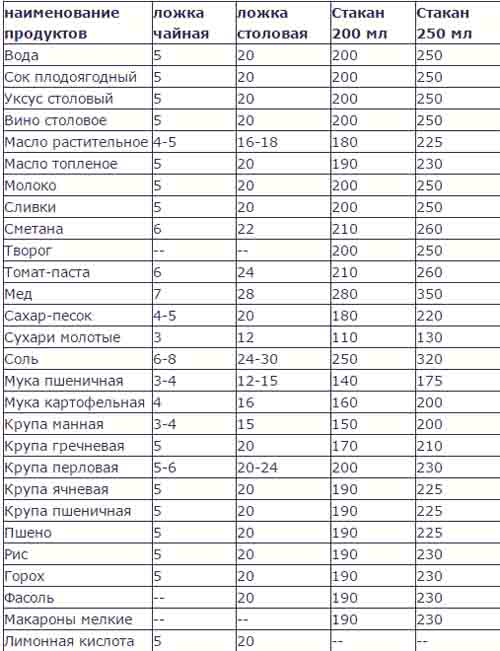 С. С. | Метрическая система |
| Масло | 1 столовая ложка | 14,175 грамма |
| 1 палка | 4 унции | |
| 1 палка | 1/2 стакана | |
| 1 палка | 8 столовых ложек | |
| 1 палка | 113 грамм | |
| 1 стакан | 226 граммов | |
| Сахар | 1 стакан сахарной пудры | 200 грамм |
| 1 стакан сахара-сырца | 250 граммов | |
| 1 стакан коричневого сахара | 220 грамм | |
| 1 стакан кондитерской (пудры) сахара | 125 грамм | |
| 1 чайная ложка сахарной пудры | 4.2 грамма | |
| 1 столовая ложка сахарной пудры | 12,6 грамма | |
| Мед | 1 столовая ложка | 21,25 грамма |
| 1/4 стакана | 85 граммов | |
| 1 стакан | 340 грамм | |
| Соль | 1/4 чайной ложки | 1,42 грамма |
| 1/2 чайной ложки | 2,84 грамма | |
| 1 чайная ложка | 5. 69 грамм 69 грамм | |
| 1/2 столовой ложки | 8,53 грамма | |
| 1 столовая ложка | 17,07 грамма | |
| Дрожжи | 1 чайная ложка сухих растворимых дрожжей | 3,1 грамма |
| 2 1/4 чайных ложки сухих растворимых дрожжей | 7 граммов | |
| 1 столовая ложка сухих растворимых дрожжей | 9,3 грамма | |
| 7 граммов сухих растворимых дрожжей | 21 грамм свежих дрожжей | |
| Кукурузный крахмал | 1 стакан | 150 грамм |
| 1 чайная ложка | 3.3 грамма | |
| Мука | 1 стакан универсальной муки (USDA) | 125 грамм |
| Универсальная мука 1 стакан (Золотая медаль) | 130 грамм | |
| 1 стакан цельнозерновой муки (USDA) | 120 грамм | |
| 1 стакан цельнозерновой муки (Золотая медаль) | 128 граммов | |
| 1 чашка хлебной муки (USDA) | 127 грамм | |
| 1 стакан хлебной муки (Золотая медаль) | 135 грамм | |
| 1 стакан ржаной муки (USDA) | 102 грамма | |
| Король Артур говорит ВСЕ типы муки | 113 грамм | |
| 1 столовая ложка муки | от 8 до 9 граммов | |
| Кремовый | 1 стакан | 240 граммов |
| 1/2 стакана | 120 грамм | |
| 1 столовая ложка | 15 граммов |
| по Фаренгейту | по Цельсию | Газовая Марка |
|---|---|---|
| 250 ºF | 120 ºC | 1/2 |
| 275 ºF | 135 ºC | 1 |
| 300 ºF | 150 ºC | 2 |
| 325 ºF | 165 ºC | 3 |
| 350 ºF | 175 ºC | 4 |
| 375 ºF | 190 ºC | 5 |
| 400 ºF | 205 ºC | 6 |
| 425 ºF | 220 ºC | 7 |
| 450 ºF | 235 ºC | 8 |
| 475 ºF | 245 ºC | 9 |
| 500 ºF | 260 ºC |
Преобразование Фаренгейта и Цельсия
- Чтобы преобразовать градусы Фаренгейта в Цельсия, вычтите 32 градуса и разделите на 1.
 8
8 - Чтобы преобразовать градусы Цельсия в Фаренгейты, умножьте на 1,8 и прибавьте 32 градуса
Конвертирующие дрожжи
- При преобразовании свежих дрожжей в активные сухие дрожжи вы умножаете вес свежих дрожжей на 0,4
- При преобразовании свежих дрожжей в быстрорастворимые сухие дрожжи вы умножаете вес свежих дрожжей на 0,33
- Преобразование быстрорастворимых сухих дрожжей в активные сухие дрожжи умножить на 1,2
Совет: купите кухонные весы, и ваша выпечка станет намного проще! Особенно при взвешивании небольших количеств дрожжей и соли, без точных весов, которые могут весить десятые доли грамма, я не смог бы обойтись.Вы точно знаете, что кладете, и обнаруживаете разницу во вкусе, например, когда кладете. 8,2 или 9 граммов соли в хлебе
Таблица преобразования
1 мл ( миллилитр ) = 1/1000 л (Литр, официальная единица объема в системе СИ). Масса 1 миллилитра ( мл ) чистой воды при температуре 4 ° C = 1 грамм ( г ). Одной из ошибок, которую допустила природа при формировании человеческого тела, является один комплект зубов. В отличие от мягких тканей, зубная эмаль не имеет регенеративных свойств, и восстановиться самостоятельно не может. К счастью, современная медицина позволяет исправить этот недостаток – при потере зуба стоматолог устанавливает протез, и человек продолжает вести полноценный образ жизни. Согласно медицинским данным, потеря зубов человеком – процесс необратимый. Даже при тщательном и скрупулёзном уходе за ротовой полостью сохранить коренные зубы дольше, чем три десятка лет, не получится. Но правильный уход способен обеспечить не каждый человек: природное строение зубной полости таково, что зубы мудрости и седьмые моляры очищаются от остатков пищи плохо. Играет свою роль и лень – часть люди забывают чистить зубы перед сном, пренебрегают правилами чистки: время, правильные движения при чистке и т. д. Образ питания также вносит в здоровье зубов свои коррективы: отсутствие достаточного количества твердой пищи, которая служит своеобразным тренажером для зубов и десен, приводит к преждевременному разрушению зубной эмали. А употребление сладостей в любом возрасте приводит к тому, что зубы уже молодых людей поражены кариесом и требуют замены. Благодаря разработкам в стоматологии, у людей появилась возможность не только лечить и восстанавливать пораженные зубки, но и заменять их на искусственные. Еще несколько лет назад установка зубного протеза была сложным и трудоемким процессом. Но наука не стоит на месте, и современные материалы для протезирования зубов значительно облегчили эту процедуру. Зубные протезы сегодня – это высококачественные конструкции, удобные и практически неотличимые от настоящих зубов. Они выполняются из различных материалов, каждый из которых имеет свои преимущества. Какой лучше – ответить однозначно трудно. Выбор зависит от многих факторов. Современные материалы для зубных протезов помогли сделать искусственные зубы: Все эти качества позволяют вернуть доверие стоматологам и помочь миллионам людей обрести здоровую и красивую улыбку. Материалы, используемые для изготовления искусственных зубов, это: Какой из них лучше предпочесть – посоветует специалист при осмотре ротовой полости после оценки предстоящего объема работы. Самым дорогим материалом считается композит. Это хороший и исключительно прочный компонент, протезы из которого будут служить долгие годы. Единственным недостатком композитных протезов является их высокая стоимость, но если есть желание устанавливать протез один раз и на всю жизнь, лучше выбрать именно этот материал. Что же такое композит? По своей сути это полимерное соединение, включающее в себя большое количество специальных добавочных компонентов. Именно они обеспечивают не только высокую прочность будущему искусственному зубику, но и делают его максимально приближенным к натуральному виду. Процесс протезирования выглядит так: на очищенный от кариозных повреждений зуб небольшими порциями наносят полимерную массу и придают ей форму утраченного моляра. Каждый слой облучают специальной лампой, как бы высушивая и прокаливая. Под действием таких лучей полимер принимает необходимую форму и становится очень прочным. Длительность такого наращивания зависит от степени повреждения зуба и умения самого доктора. Обычно весь процесс восстановления не превышает 40 минут. По окончании лечения пациент получает красивый зуб, по размерам и параметрам полностью соответствующий утраченному. Иногда для крепости конструкции и удобства наращивания врач может в качестве основы использовать штифт, который вкручивается в остатки зуба или непосредственно в саму десну. Долгие годы в качестве основного протезного материала использовалась керамика. Зубные протезы из нее были красивыми и дорогими, но не отличались высокой прочностью: спустя некоторое время нежная керамика разрушалась, и процесс протезирования приходилось повторять снова. Сегодня нежные керамические и металлокерамические протезы стали крепче и надежнее. Огромным преимуществом данного материала является его легкость – зубки из нее практически неощутимы в ротовой полости. А эстетические характеристики являются лучшими из всех представленных материалов: часто керамику используют не только для восстановления моляров, но и делают передние резцы. В квалифицированных руках зуб из керамики становится прочным и крепким, а его форма, цвет и полупрозрачность полностью соответствуют имеющимся натуральным зубам. Не требуют керамические протезы и особой тщательной и длительной подготовки, что значительно укорачивает временной промежуток, необходимый для лечения. Отдать предпочтение керамике рекомендуют пациентам, страдающим от аллергических реакций. Данный материал достаточно безопасен для аллергиков, редко вызывает отторжение и другие неприятные реакции в ротовой полости: покраснение, отек и воспаление в деснах, кровотечение. Также керамические протезы способны скрыть любые дефекты в строении и состоянии зубов. Кроме вышеописанных достоинств, современные протезы из керамики обладают обеззараживающим эффектом: они препятствуют размножению вредоносных бактерий. Устойчивы они к агрессивным веществам, не окрашиваются искусственными и натуральными красителями. Но имеет данный материал и один недостаток: хотя протезы из керамики стали прочнее и тверже, полностью противостоять сильным механическим раздражителям они не в состоянии. Важно! Керамические протезы с успехом используют как в полном протезировании, когда необходимо восстановить полностью утраченный зуб, так и для частичной регенерации, в т. ч. и передних резцов. Жевательные зубы испытывают более сильную нагрузку, а потому прочность нежной керамике придается при помощи специальных металлических каркасов. Еще одним часто используемым материалом, используемым для изготовления искусственных зубов, являются специальные сплавы металлов. Обычно это соединение хрома и кобальта или хрома и никеля. Самым большим достоинством таких соединений является их повышенная прочность и устойчивость к механическим повреждениям. А вот существенным недостатком таких конструкций считается их повышенная аллергенность: они часто вызывают побочные реакции у пациентов, склонных к неприятным реакциям организма. Если пациенту требуется восстановление челюсти, и он отдает предпочтение металлическим сплавам, ему рекомендовано использовать сплав из драгоценных и благородных металлов. Так, сплав золота с платиной и палладием является довольно дорогостоящим материалом, но по прочности и безопасности такому протезу равных не будет. Если позволяет финансовое состояние, протез из такого сплава лучше сделать протяжным, так пациент сможет насладиться удобством и ощущение природности, а возможности современной медицины сделают конструкцию эстетически правильной. Такой протез будет полностью соответствовать внешнему виду натуральных зубов благодаря специальному керамическому покрытию. Следующий используемый в протезировании металл – титан. Титановые конструкции на сегодня являются самым современным материалом в протезировании. Протезы и него отличаются такими качествами: Единственное, что не в состоянии обеспечить конструкциям из титана специалисты – полное соответствие эстетических характеристик. Поэтому титановые коронки чаще всего применяются для восстановления дальних моляров – в этих частях ротовой полости они менее заметны окружающим, при этом выполняют свою задачу на все 100 процентов. Одним из самых «старых» материалов, используемых в протезировании, считается оксид циркония. Этот материал также прочный и устойчивый, при этом отличается высокими биологическими свойствами: этот сплав практически безопасен для тканей человеческого организма. Благодаря своему цвету – белому с серебристым отливом — оксид циркония обладает высокими эстетическими характеристиками и отлично сливается с природным цветом эмали. Обрабатывают данный сплав лазером, что позволяет придать протезу форму, полностью соответствующую форме утерянного зуба. Популярным материалом в протезировании считается пластик. И хотя пластмассовые изделия являются самыми доступными в финансовом плане, их характеристики уступают всем другим материалам. Конструкции из пластмассы легко разрушаются, их тяжело сделать эстетически правильными и достаточно удобными. Также такие протезы имеют свойство впитывать в себя посторонние запахи и цвета от натуральных и искусственных красителей – кофе, чая, ягод, свеклы и т. д. Поэтому данные конструкции не обладают долговечностью, могут деформироваться и ломаться. Также пластик является пористым материалом, а это становится благоприятной средой для размножения различных микроорганизмов, населяющих ротовую полость. Единственным способом избежать возникновения тяжелых недугов рта является тщательная гигиеническая обработка как протеза, так и самих зубов и десен. Поэтому протезы из пластика обычно съемные – это позволяет снимать их, промывать в проточной воде, тщательно очищать и дезинфицировать в специальных растворах. Но прогресс коснулся и пластмассовых протезов: новые конструкции выполнены из нейлона, что позволяет повысить прочность конструкции и сделать ее более безопасной для пациента. Конструкции из нейлона меньше подвержены механической деформации и повреждениям, не вызывают аллергических реакций и не позволяют задерживаться на них патогенным микроорганизмам. Такие свойства позволяют использовать нейлон в детском протезировании, когда долговременная конструкция не требуется, а биопараметры крайне важны. Протезы из нейлона практически идеально сливаются с тоном природных зубов и деснами, а крепление их выполняется при помощи незаметных кламмеров. Все это делает нейлон весьма популярным в протезировании. zubpro.ru Дата обновления: 29.10.2019 Дата публикации: 20.06.2017 6 За последние десять лет существенно поменялись и тенденции протезирования, и материалы для зубных протезов. Если раньше золотые коронки считались роскошью, то сейчас востребован естественный вид ортопедических конструкций. Поэтому современные материалы используются таким образом, чтобы создать достойную замену утраченным зубам — прочную, эстетичную и удобную.
На сегодняшний день в арсенале стоматологов существует достаточное количество материалов для изготовления зубных протезов. Каждый из них используется для разных целей. Материалы для зубных коронок и протезов отличаются по стоимости, внешнему виду и другим характеристикам, что позволяет подобрать конструкцию, идентичную натуральным зубам. Поскольку от качества изделий зависит здоровье человека, к материалам для протезирования предъявляются жесткие требования:
Итак, из каких материалов делают зубные протезы? Предлагаем ознакомиться с основными современными материалами для протезирования зубов.
Как видите, выбор современных материалов для зубных протезов достаточно велик. Невозможно однозначно сказать, какой материал лучше, поскольку каждый подходит для определенной цели. Для установки коронок на передние зубы лучшим материалов для зубных протезов станет керамика, а для моляров больше подойдет металлокерамика или оксид циркония. Выбрать, какой материал для зубных протезов подойдет именно вам, поможет специалист.
Еще один важный вопрос — какова совместимость зубных протезов из разных материалов с тканями полости рта? По данным медицинских исследований, самыми биосовместимыми основами для искусственных зубов являются керамика и диоксид циркония. Такие коронки никогда не вызывают аллергии, в этом их еще одно большое преимущество.
Теперь вы знаете, из чего делают зубные протезы и какой материал для протезирования зубов выбрать. Осталось выяснить, какова цена на материалы для протезирования зубов. Стоимость зависит от таких факторов, как прочность, долговечность, эстетичность. Зубной протез из керамики или оксида циркония будет самым дорогим. Чуть ниже цены на металлокерамику. Наиболее бюджетный вариант — зубные протезы из пластмассы. Их также можно использовать в качестве временного решения проблемы отсутствия зубов.
www.startsmile.ru Посмотреть варианты… Узнать стоимость… Узнать стоимость… Узнать стоимость услуги… Увы, даже самый опытный стоматолог, вооруженный современными технологиями, не всегда может спасти больной зуб. Но протезирование зубов в наши дни достигло таких высот, что утрата собственного зуба перестала быть проблемой. Протезирование зубов поможет даже в том случае, если утрачено большинство зубов или весь зубной ряд. Протезирование — это восстановление или замена собственных зубов особыми конструкциями — зубными протезами. Они могут быть как съемными, так и несъемными. Отдельно следует выделить такую группу протезов, как имплантаты. Протезирование с помощью коронок. Коронки — это протезы, которые устанавливаются на остаток зуба, как колпачок. Их выполняют из самых разнообразных материалов. Мостовидное протезирование. Если утрачено несколько соседних зубов, имеет смысл поставить мост. Мост — это конструкция, состоящая из нескольких соединенных вместе коронок. Мосты бывают разных типов: Микропротезирование: Такие протезы бывают частично и полностью съемными. Частично съемные можно носить долго, не снимая, они удобны и адаптация к ним проходит быстро. Полностью съемные протезы зачастую используются в случаях, когда своих зубов не осталось вовсе. Их необходимо снимать на ночь. Полностью съемные протезы могут быть: Если от зуба остался практически один корень, то хорошим выходом будет накладка или коронка. Проблему травмы — трещины или скола — решают также коронки, а кроме того — виниры и люминиры. В случаях, когда утрачен один зуб, врач, вероятнее всего, посоветует имплантат или протез на микрозамках. В тех случаях, когда большая часть зубов утрачена, может помочь мост. Но его не рекомендуется ставить для замены более 3-х зубов подряд — нагрузка на опорные зубы будет слишком сильной, и конструкция быстро сломается. Кроме того, такой мост будет доставлять дискомфорт пациенту. Имплантаты являются самым разумным, хотя и довольно-таки дорогим решением проблемы. Но зато, восстановив зубы, которые станут опорой для протеза, вы не столкнетесь с проблемой атрофии костной ткани и необходимостью перебазировки или дополнительной фиксации конструкции, что характерно для съемных протезов. Сегодня существуют различные способы восстановления зубов при полной потере с опорой на имплантатах. Экономичный вариант — условно съемный протез на 4–6 имплантатах (например, по технологии Quattro Ti). Такая конструкция прослужит долго, будет равномерно распределять нагрузку, протез не нужно будет снимать каждый день, его можно будет чистить прямо во рту. Однако хотя бы раз в неделю его все же придется «отстегивать» (протез крепится на замках или балке) и проводить «генеральную чистку». Что же касается возможности «восстановить зубы навсегда», то тогда ваш вариант — несъемный зубной мост с опорой на 8–12 имплантатах (так называемый бюгель). Сегодня для случаев полного отсутствия зубов стоматологи все чаще делают выбор в пользу имплантации с немедленной нагрузкой протезом. Такой подход позволят пациенту в короткие сроки восстановить функциональность и облегчает стоматологу процесс протезирования. Но бывают ситуации, когда имплантация по состоянию здоровья противопоказана, в этих случаях оптимальным вариантом могут стать съемные или частично съемные зубные протезы, особенно если зубов почти не осталось. Отметим, что протезы Acry-Free и Quattro Ti — недорогие, удобные, но не самые прочные варианты, а бюгельные конструкции — исключительно надежны, но имеют высокую цену. Выбор типа протезирования — это работа стоматолога, а не пациента, и заочно советовать что-то очень сложно. Подходящий тип протезирования зубов выбирают исходя из многих факторов: здоровья и возраста пациента, степени сохранности зубов, индивидуальных особенностей, материальных возможностей и образа жизни. Но точно можно сказать одно — современные техники протезирования зубов способны решить любую проблему. www.kp.ru 7505 Технологии протезирования за последние годы значительно усовершенствовались. Вместе с ними улучшились материалы для производства протезов различных конструкций. Какой из них выбрать для восстановления эстетики и функциональности зубного ряда, подскажет специалист после визуального осмотра и проведения ряда обследований. Зубной протез – это ортопедическое изделие, заменяющее собой утраченные зубы. Конструкция восстанавливает анатомию зубочелюстного аппарата, его функциональность, и возвращает пациенту возможность улыбаться без стеснения. При правильном изготовлении конструкция не доставляет неудобства и дискомфорта, воспринимается человеком с первых дней как собственные зубы. Выбор конструкции зависит от следующих особенностей: Все существующие протезы подразделяются на два вида: Несъемные протезы бывают нескольких разновидностей: Съемные конструкции могут быть: Универсальной методики устранения адентии, которая бы подходила всем пациентам, нет. Подбор способа восстановления целостности зубных рядов и их функциональности при данной проблеме, всегда индивидуален. Несъемные конструкции значительно упрощают жизнь их обладателям, поскольку искусственные элементы не требуют особого ухода. Также отсутствует вероятность выпадения изо рта в самый неподходящий момент. Все модели протезов объединяет достаточно высокая эстетика (неотличимы от естественных зубов), комфортность ношения, быстрая адаптация и длительная (а у некоторых пожизненная) эксплуатация. Но, в то же время, они стоят гораздо дороже съемных моделей, и имею больше ограничений к установке. Для изготовления обычно используются: Основное достоинство этого материала – высокие эстетические показатели за счет близости к эмали его оттенка по цветовой гамме. Искусственные коронки из керамики по виду ничем не отличаются от анатомических органов, т. е. оттенок, форма и уровень прозрачности соответствуют собственным зубам. Современные технологии смогли повысить прочность материала, что позволило такими коронками восстанавливать жевательные единицы. Еще одно преимущество керамики – легкость. Зубы из этого материала практически не ощущаются во рту. Отдать предпочтение материалу необходимо той группе пациентов, у которых имеется склонность к аллергии. Керамика абсолютно безопасна для аллергиков, очень редко приводит к покраснению, отечности, кровотечению, воспалению. Но многих людей останавливает высокая стоимость и хрупкость изделий (если сравнивать с другими материалами). При эксплуатации они требуют особого ухода, и соблюдения некоторых мер безопасности. Металлокерамические протезы представляют собой каркас из драгоценного, полудрагоценного, недрагоценного металлического сплава, на который затем наливается или напыляется стоматологическая керамика. Из-за того, что каркас может изготавливаться из разных сплавов, металлокерамические ортопедические изделия будут между собой отличия и в основных характеристиках: прочности, стоимости, индивидуальной переносимости, эстетике. Но могут преждевременно выйти из строя из-за окисления слюной, и есть вероятность потемнения десенных тканей около коронки. Делаются на основе кобальта, хрома и никеля. Хромоникелевая основа самая доступна по стоимости, но недостаточно прочная, быстро деформируется, нередки проявления аллергии на никель. Хромокобальтовый каркас обладает повышенной твердостью, меньше деформируется, что снижает вероятность откалывания керамики. Реакция на металлы отмечается редко. При изготовлении такой основы достигается точность самого протеза, обеспечивается его безупречное прилегание к опорному элементу, уменьшается вероятность развития кариеса в соседних единицах и возможность расцементировки или же поломки изделия. Срок эксплуатации металлокерамики на золоте увеличивается до 15 лет. Но единственный ее минус – высокая стоимость. Материал получается светло-желтым, не окисляется слюной, на него не проявляется аллергическая реакция. Коронка с такой основой имеет высокие эстетические показатели, большой (до 15 лет) срок службы и точную посадку. В видео специалист расскажет, что лучше — керамика или металлокерамика. Самый востребованный в протезировании материал. Композит – полимерное соединение, состоящее из добавочных компонентов, основными из которых является оксид кремния, стекло, кварц, фарфоровая мука. Все эти составляющие позволяют изготовить протез, по всем показателям приближенным к настоящим зубам, прочным, с большим сроком эксплуатации – более 15 лет. Современные композиты имеют всего один недостаток – высокую стоимость. Но при желании поставить протез всего раз и практически на всю жизнь – это идеальный материал. В протезировании пластмасса является популярным материалом ввиду своей финансовой доступности. Но его основные характеристики значительно уступают всем названым выше материалам. Пластмассовые конструкции недолговечны – они легко разрушаются и деформируются. Их трудно сделать комфортными и эстетичными. Также протезы хорошо поглощают различные посторонние запахи, окрашиваются красителями, находящимися в соках, ягодах, чае, некоторых овощах, кофе и др. Пластмасс – пористый материал, поэтому является благоприятным для размножения патогенных микроорганизмов, которые населяют полость рта. Единственным решением избежать проявления серьезных патологий во рту является тщательная каждодневная гигиеническая чистка зубов и самого протеза. Сегодня для той категории пациентов, у которых во рту полностью отсутствуют зубы, ортопеды предлагают съемные конструкции, создающие эффект целостности зубных рядов. Обычно это люди преклонного возраста, теряющие зубы в силу прогрессирующих во рту возрастных изменений. Все съемные протезы характеризуются быстрым изготовлением, доступной стоимостью, хорошими эстетическими характеристиками, а некоторые даже необязательно извлекать на ночь. Но не все варианты способны остановить атрофию костной ткани (ее прогрессирующее убывание). Для изготовления таких конструкций обычно используются акрил или нейлон. Акриловая масса – классический материал, применяемый в протезировании достаточно давно. Но в отличие от «старого» образца, в современном акриле объем мономера, оставшегося после полимеризации, сведен до минимума, что уменьшает вероятность проявления аллергии и токсического стоматита. Кроме этого, в материал сейчас вносятся добавки, которые по завершению варки изделия создают на его поверхности специфический рисунок, повторяющий слизистую ротовой полости. К достоинствам материала относятся и другие его характеристики: Акрил имеет и некоторые минусы: Это относительно новый и высококачественный материал, зарекомендовавший себя за время существования с положительной стороны. Нейлон выделяется следующими положительными характеристиками: При всей красоте нейлонового изделия и его удобстве, материал имеет ряд недостатков: Разновидностей материалов для зубных протезных конструкций в арсенале стоматологии достаточно много. Между собой они различаются видом, структурой, стоимостью и другими параметрами. Но независимо от того, из чего сделаны ортопедические изделия, ко всем материалам предъявляются определенные требования: В видео специалист расскажет, что лучше — нейлон или акрил для протезов. Цена за зубной протез складывается из нескольких составляющих, но в первую очередь определяется материалом, из которого он был сделан. Стоимость разных видов ортопедических конструкций представлена в данной таблице: Наименование изделия Стоимость в тыс. руб от 6 13-16 от 8 от 5 от 19 от 10 от 14 от 13 от 5 от 12 от 32 от 8 от 26 от 5 от 14 Все указанные цены являются приблизительными. Точные цифры необходимо узнать в прейскуранте клиники, где будет проводиться протезирование. Еще совсем недавно создание и размещение протеза было делом сложным. Современные материалы помогли облегчить этот процесс, сделать ношение протезов более комфортным, а также позволили создать идеальную замену потерянным зубам – высоко эстетичную, прочную и удобную. Рассказать о своем опыте ношения зубных протезов, о плюсах и минусах материала, из которого он сделан, вы сможете, оставив комментарий к этой статье. Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Понравилась статья? Следите за обновлениями www.vash-dentist.ru Под воздействием внешних факторов зубы подвергаются изменениям, улыбка становится менее привлекательной. Причин для беспокойства может быть множество, начиная от сколов, трещин и некрасивого оттенка эмали, заканчивая сильным разрушением зуба и его удалением. На сегодняшний день стоматология позволяет выбирать пациентам различные зубные протезы. Главное разобраться, какой именно вид конструкции подойдет в той или иной ситуации и поможет получить самый хороший результат. Какая разновидность протезов подойдет конкретному пациенту может решить только врач, исходя из индивидуальных особенностей челюстной системы, количества отсутствующих зубов, качества оставшихся, состояния десен, а также финансовых возможностей и личных пожеланий пациента. Съемные конструкции являются наиболее доступными по цене. Способны решить любой круг задач: от восстановления одного зуба до всех отсутствующих в ряду. При этом полные протезы способны опираться только на десны, а вот частичное съемное протезирование возможно только при наличии в полости рта одного или нескольких родных зубов в качестве опоры. Рассмотрим, какие существуют виды съемных протезов и какие отзывы о них оставляют пациенты. Самый распространенный вид, доступный большей части населения. Состоит из акрилового основания, на котором закреплены пластмассовые коронки. Протезы используются как для полного, так и для частичного замещения зубов: держатся во рту за счет присасывания к деснам или при помощи пластмассовых крючков, которые располагаются на живых зубах. Конструкции отличаются дешевизной, быстротой в изготовлении и установке, просты в уходе. К сожалению, отзывы многих пациентов о них не самые хорошие, ведь протезы имеют ряд недостатков: могут вызвать натирание и раздражение десен, дискомфорт во время использования и приема пищи, снижают чувствительность вкусовых рецепторов, влияют на дикцию. Срок их службы не слишком продолжительный и составляет около 5-7 лет. «У моей бабушки стоят пластинчатые протезы. Первые она поставила лет 10-12 назад, столько они и прослужили, но она каждый день их носила. Сломались. 2 раза чинили, но в итоге сказали, что нужно менять. Новые уже обошлись в 17 тысяч, но это за обе челюсти. Считаю, что это очень дешево. На ночь снимает, замачивает, поэтому десны отдыхают. Никакие крема не использует, хотя периодически жалуется, что десны воспаляются, то есть протезы все-таки не слишком комфортные». Светлана П., г. Челябинск Состоят из металлической дуги, на которой закреплено пластмассовое основание с искусственными зубными коронками. Такие протезы применяются только для восстановления нескольких зубов, поскольку за счет металлического базиса или дуги (бюгеля) закрепить их только на деснах не получится – нужны минимум 2 опоры в виде живых зубов. Часто бюгельные протезы выполняют роль шинирующей конструкции – замещают удаленные зубы и одновременно фиксируют живые, но подвижные зубы. «Несколько лет назад пришла в клинику на консультацию. Думала, что ничего уже не поможет, потому что сильно запустила зубы, много передних потеряла, были воспаления. Врач предложил выбрать съемные бюгельные протезы. Не пожалела: привыкла быстро, стала выглядеть лет на 10 моложе. Плюс удалось продлить срок жизни оставшихся зубов – они расшатанные были из-за пародонтита. К тому же денег отдала сравнительно немного». Елена Ивановна, г. Орск Среди основных недостатков можно выделить: значительное время привыкания, возникновение неприятного привкуса металла во рту, недостаточную привлекательность (крючки могут быть заметны). К тому же конструкции могут вызывать аллергию. В отличие от пластинчатых, создаются из мягких пластмасс, а именно – нейлона. В них отсутствует металл, поэтому они подходят для установки на чувствительные десны. Фиксируются в полости рта на крючках или присасываются к деснам. Среди преимуществ конструкции – плотное прилегание к деснам, надежная фиксация во рту, отсутствие дискомфорта, высокая эстетичность, а также довольно продолжительный срок эксплуатации – около 10 лет. Существенный недостаток нейлона в том, что он способен со временем впитывать влагу, собирать неприятные запахи, реагировать на красящие пигменты, вследствие чего материал быстро теряет свои первоначальные характеристики. К тому же нейлон невозможно отремонтировать, то есть если протез сломался, его придется заменить на новый. «Нейлоновый протез выбрала в качестве альтернативы твердому, ибо в моей стоматологии больше не было вариантов. Очень комфортно, но привыкала долго – ощущение было, что во рту что-то мешает. Но при этом десны совершенно не воспалялись именно от протеза, хотя и были из-за пародонтита в плохом состоянии. Дискомфорта не было». Виктория В., 54 года, г. Н. Новгород Конструкции Акри Фри относятся к категории мягких. В отличие от нейлона используемый материал (безакриловый и безмономерный) более прочный, одновременно менее эластичный, не токсичный и полностью гипоаллергенный. Такие протезы применяются для протезирования зубов даже у детей. Подходят для восстановления любого количества зубов, в том числе полного ряда. Среди плюсов, которые подтверждают отзывы пациентов – высокая эстетика, максимально возможный комфорт, быстрое привыкание. Что касается цены, он не высока – протезы даже дешевле нейлоновых, хотя и выигрывают у них по многим показателям. «Долгое время носила твердый съемный протез, но до того он мне надоел, что после поломки даже в ремонт не понесла, решила сменить его на что-то более комфортное. Выбор пал на Акрифри. Это небо и земля. Протез очень мягкий, превосходно держится во рту вот уже два года, совершенно не использую средства для фиксации. Выглядит достойно. Я очень довольна выбором». Марина Николаевна, 59 лет Это разработка итальянских ученых. Протезы создаются из мягких пластмасс – материала на основе нейлона, который проходит термообработку. За счет высокой прочности такие протезы можно устанавливать на верхнюю челюсть без неба, то есть располагать их только на зубном ряду даже при отсутствии всех зубов – так конструкции становятся менее массивными и не перекрывают вкусовые рецепторы. Протезы достаточно дорогие, но они не вызывают аллергию, прочны и долговечны, выглядят эстетично и надежно фиксируются в полости рта, вне зависимости от варианта крепления – на живых зубах или на деснах. «Поставил квадроти потому что нужно было протезировать верхнюю челюсть. Надо сказать это дорогое удовольствие но на верхней челюсти у меня на небе вместо большого куска пластмассы маленький мягкий перешеек. Получилось очень быстро привыкнуть к такому протезу, он однозначно удобнее самых дешевых твердых конструкций». Вадим Иванович, 67 лет, г. Москва Несъемные протезы, как видно из названия, фиксируются на многие годы. Цена на них зависит от особенностей изготовления, материалов, способа установки. Для их фиксации обязательно требуется основание: это живой зуб (его коронка или корень, укрепленный штифтом или культевой вкладкой) или имплант – искусственный металлический корень. Коронки – несъемные протезы, которые замешают верхушку живого зуба. Применяются в случаях сильных разрушений, обширном кариесе. Их стоимость напрямую зависит от материалов изготовления. Самые дешевые – коронки из пластмассы, смотрятся натурально, но реагируют на красящие пигменты и быстро утрачивают форму и внешний вид. Самые дорогие – из циркония, они гипоаллергенны, прочны, долговечны. Оптимальные по соотношению цены и качества – металлокерамические (для боковых зубов) или цельнокерамические изделия (для передних зубов). Минус использования коронок – значительное стачивание эмали перед установкой. Под протезом может произойти повторное воспаление, которое приведет к удалению зуба. К тому же наличие металла в коронках может вызывать аллергические реакции. Мосты устанавливаются, когда отсутствует один, несколько или целый ряд зубов. Состоят из нескольких коронок – металлопластмассовых, металлокерамических или циркониевых (от материала напрямую зависит стоимость зубного моста). Фиксируются они на двух опорных зубах – здоровых, которые сильно обтачиваются. Служат для замещения зубов, которые удалены вместе с корнем. Имплант – это титановый аналог живого корня зуба. Он фиксируется в костной ткани. Сверху на нем крепится коронка, зубной мост или съемный протез. Импланты позволяют закрепить протезы более надежно, увеличить срок их службы в 1,5-2 раза, заметно улучшают эстетику зубного ряда. В целом это наиболее эффективный и долговечный способ восстановления зубов. Конечно же, есть противопоказания, требуется хирургическое вмешательство, однако результат себя оправдывает. Цена зубных имплантов выше, но и служат они гораздо дольше, чем любые другие протезы. «Поставил импланты 7 лет назад. На всю челюсть, а до этого носил съемные протезы. Ощущения не сравнятся – протез не нужно снимать, не нужно постоянно думать о том, как аккуратнее поесть, чтобы он не выпал, я улыбаюсь без стеснения, потому что теперь зубы выглядят очень естественно и никакие края десны или крючки моих собеседникам незаметны». Алексей И., 64 года Рассматривая протезирование зубов в целом и его виды в частности, можно однозначно сказать, какой протез лучше – тот, что закреплен на имплантах. Естественно, при условии, что лечение будет выполнено профессиональным врачом. Импланты надежные, долговечные и имитируют естественный зуб на все 100 процентов. Тем не менее, каждый пациент вправе выбрать вариант протезирования самостоятельно: кому-то идеально подойдут съемные протезы, кому-то достаточно поставить коронку, а кому-то не обойтись без имплантации. Новая улыбка за 3 дня теперь реальность! Инновации в стоматологии вместе с клиникой Smile-at-Once dentconsult.ru Зубные протезы представляют собой конструкцию ортопедического действия, которая заменяет утерянные зубы. Их цель заключается в восстановлении физиологических функций, воссоздании красивой улыбки, а также нормализации анатомии челюстного аппарата. Процедура необходима, если имеются следующие показания: Классификация различна. Все конструкции делятся по способу фиксации на: Более детально эти виды рассматриваются далее. По материалу изделия разделяются на: По замещаемому дефекту изделия бывают: Искусственные челюсти, исходя из типа крепления и распределения давления, существуют: Однозначного ответа нет. Чтобы ответить на этот вопрос, нужно обратиться к стоматологу. Врач проведет первичный осмотр, даст оценку состояния резцов. Затем доктор с учетом индивидуальных особенностей, состояния здоровья полости рта, подберет оптимальный вариант конструкций. В клинике «Консилиум Дент» осуществляется бесплатная консультация по установке ортопедических изделий. Стоматолог, учитывая финансовые возможности пациента, число отсутствующих коронок, состояние ложе, десен, выберет нужный вид, даст рекомендации по подготовке к процедуре, расскажет об уходе за ротовой полостью. Съемная конструкция представляют собой пластмассовую пластину, соединяющая искусственные зубы. В любой момент ее можно снять. Способов их крепления два – использование присосок или специальных замков. Модель изготавливается под каждого пациента индивидуально. Она полностью повторяет контур челюсти, за счет чего плотно прилегает. Съемные изделия бывают двух видов – снимающиеся полностью или частично. В их составе имеется пластмасса, нейлон. Крючки или замки производятся из металла. Закрепляются на резцы или десна. В числе плюсов: Минусами являются: Такие модели изготавливаются из акрила или нейлона. Система имеет массу преимуществ, среди которых: Недостатки тоже имеются: Чтобы определиться, стоит произвести сравнительную характеристику: Протезы без неба имеют второе название – сэндвич. Сэндвич применяется только при частичной утрате зубов, когда сохранились моляры с двух частей жевательной части ротовой полости. Он состоит из двух материалов – пластмассы и полиуретана. Конструкция в местах соприкосновения с естественными единицами состоит из телескопических коронок, которые примыкают и фиксируют изделие. В сравнении с аналогами у безнебных систем уменьшен базис, поэтому подъязычное пространство или небо на верхней челюсти не закрывается. Чтобы выбрать съемные протезы без неба, нужно обратить внимание на наличие рвотного рефлекса. При частых позывах нужно отдать предпочтение бюгельным системам, поскольку они более компактны, чем сэндвич. Стоматологи не могут ответить однозначно на вопрос, какие лучше выбрать протезы. Врач ориентируется на состояние ротовой полости, челюстного аппарата. Несъемные системы – это конструкции, которые нельзя снять при необходимости без помощи врача. Наиболее оптимальный вариант, когда разрушился один-два зуба. Выделяют три разновидности: коронки, мосты, микропротезы. Коронки изготавливаются из металлического, пластмассового или керамического материала. Ставятся на разрушенную часть. Преимущества коронок: Минусы также имеются: Мосты выбираются, если отсутствует опора. Представляют собой так называемые спаянные коронки. Преимущества заключаются в: Недостатки мостов: Вкладки, виниры или люминиры делаются из фарфора или керамики. Их функция состоит в защите или восстановлении эстетики передней части зубов. Задняя часть резцов остается открытой. Плюсы таковы: Минусы следующие: Чтобы выбрать протезы, нужно определиться с целью установки. Чтобы сделать правильный выбор, стоит взвесить все за и против. Стоматологи рекомендуют отдавать предпочтение съемным системам при: Необходимо выбрать несъемные изделия, если имеется: Зайдя на форум, можно встретить разнообразные вопросы, беспокоящих пациентов. Самые распространенные вопросы и ответы собраны здесь. Отвечают стоматологи с большим опытом работы. По сравнению с пластиком, к силикону быстрее привыкают пациенты. К тому же он не так сильно натирает десна, вызывает дискомфорт. Нужно помнить только, что силиконовые конструкции проблематичнее в уходе. Если отсутствует сразу несколько зубов, то лучшим вариантом будет мостовидный тип. Он прослужит дольше на 5-10 лет, не будет натирать, распределит нагрузку равномернее. Смотря, на какие резцы ставится конструкция. Для жевательных единиц подходит акриловая пластмасса. Она более твердая, пригодна для пережевывания твердой еды. Нейлон используется на передних молярах. Съемные пластинчатые конструкции в основном служат в качестве временных изделий. Постоянные виды используются, когда нет более трех единиц подряд. Нужно обратить внимание на вероятность развития аллергии. Людям, склонным к реакции, стоит выбрать нейлоновые изделия. Однако нужно учесть тот момент, что нейлон более гибкий и пластичный, т.е. он будет меньше натирать небо. Многие люди, прежде чем выбрать нужное изделие, читают отзывы пациентов, которые уже сделали подобную процедуру. Здесь собраны основные отзывы наших пациентов. Они делятся положительными эмоциями. Долго думал, какую систему выбрать – съемные зубные протезы или частичные съемные. Пришел на консультацию в «Консилиум Дент». Врач осмотрел, сделал снимки и порекомендовал поставить все-таки неполный. Я остался доволен обслуживанием, а также качеством услуги. Перелопатил много информации в Интернете на тему, какие зубные протезы лучше и дешевле. Записался на прием в эту клинику. Понравилось то, что врач без навязывания подобрал оптимальный вариант. Соотношение цены и качества. В моем случае нужно было поставить полностью съемные зубные протезы. С первых дней не чувствуются совсем, встали как родные. Коррекция не понадобилась. Ребенок ударился в школе и сколол два передних зуба. Придя на прием, врач сказал, что нужно ставить съемные зубные протезы, иначе трещина разойдется. Не хотелось обтачивать зубы в таком молодом возрасте, поэтому определились на пластинах. Они настолько тонкие, что сын говорит, не чувствует их. consilium-dent.ru Зубной протез представляет собой искусственную конструкцию, которая замещает утраченные зубы. При этом полностью восстанавливается как внешняя структура, так и жевательные функции. В современной стоматологии используют разные виды зубных протезов. Какие они бывают, из какого материала изготавливаются и как крепятся, об этом и пойдет речь в статье. Многих пугает само слово «протез», но напрасно. Именно это приспособление делает вашу внешность привлекательней, потому что искусственные зубы можно изготовить значительно совершенней тех, которыми вы владеете от природы. Зубной протез – это стоматологическая конструкция, заменяющая естественные зубы. При правильном изготовлении все виды зубных протезов не причиняют дискомфорта, красиво смотрятся и воспринимаются как собственные. Их установка производится при полной или частичной утрате зубов. Протезирование осуществляют поэтапно: Какие зубные протезы лучше поставить? Современная ортопедия располагает множеством различных конструкций и материалов для их изготовления. Прежде всего все конструкции делятся на две большие группы: При установке протезов учитываются все факторы: количество утраченных зубов, состояние десен, место дефекта, особенности прикуса, стоимость. «Из каких материалов делают зубные протезы?» — нередко интересуются пациенты, решившие их поставить. В древности для этих целей использовали ракушки, камешки, кости, дерево, металл, жемчуг и золото. Сейчас создана целая индустрия, занимающаяся разработкой долговечных и безопасных материалов. Для этого используют: Все материалы отличаются по качеству и цене. Самые дешевые изделия изготовляют из пластмассы, дорогие – из золота. Для каждого пациента их подбирает врач в зависимости от индивидуальных особенностей, способа восстановления, пожелания клиента и финансовой возможности. Съемная конструкция зубного протеза состоит из двух основных частей: базиса и искусственных зубов. При наличии опорных зубов она крепится к ним, в случае отсутствия таковых можно поставить имплантаты. В этом случае крепление производится с помощью: Крепление зубных протезов полных съемных конструкций, изготовленных из акрила и нейлона, осуществляется присасыванием к твердому небу и десне, является ненадежным. Для лучшей фиксации рекомендуется использовать специальный крем. Он наносится на внутреннюю часть протеза и плотно прижимается к челюсти, фиксируя его в течение 12 часов. Особенно его рекомендуют индивидам с обильным слюноотделением. Для людей с малым слюноотделением подойдут порошки, которые тонким слоем насыпаются на протез перед тем, как вставить в полость рта. Такие протезы обладают удобной ортопедической конструкцией и делают упор не только на десну, но и на имеющиеся зубы. Бюгель – это дуга, которая изготовляется из литого металла на основе титана или драгоценных металлов. На ней крепятся искусственные зубы с акриловой имитацией десен. Такое протезирование довольно популярно. Основные преимущества бюгельных протезов: К недостаткам относят следующие моменты: Надо отметить, адаптация к этому виду зубных протезов проходит очень быстро и составляет несколько дней. Пациент не страдает от изменения вкуса продуктов и искажения речи. Это прочный и износостойкий композитный материал, который устойчив к внешним воздействиям. Металлокерамические коронки состоят из: Мосты изготовляются на базе коронок и могут замещать от одного до нескольких зубов. Преимущества металлокерамики зубных протезов состоят в следующем: Есть у металлокерамики и минусы: приходитсяудалять нервы у здоровых зубов и сильно обтачивать последние для крепления протеза. Твердость материала порой приводит к стиранию естественного зуба на противоположной челюсти. Конструкция выбирается в зависимости от состояния зубов, десен, квалификации ортопеда, финансовых возможностей и желания пациента. Какие лучше поставить зубные протезы? Чаще всего выбирают следующие: Протезы можно не снимать на ночь, они не вызывают дискомфорта и обладают гибкостью. В конструкции искусственные зубы просвечивают сквозь базис – это существенный недостаток. Цены на нейлоновые протезы выше, чем на пластмассовые модели. Отмечается существенное различие протезирования нижнего и верхнего зубного ряда из-за особенностей строения челюстей. На верхней – значительно больше места для опоры протеза в виде неба, а нагрузка на опорные зубы, при их наличии, значительно меньше, чем на нижней, зато предъявляются высокие эстетические требования к конструкции, потому что верхний ряд виден при улыбке. Съемные зубные протезы на верхнюю челюсть бывают как частичные, так и полные. Частичные используются, когда на челюсти сохранилось несколько живых зубов, на них фиксируется конструкция. В этом случае подходят любые виды современных конструкций, но самым идеальным вариантом считается протез Квадротти или бюгельный, не перекрывающий небо. При полной потере зубов на верхней челюсти допускается использовать любые конструкции, кроме бюгельной, так как отсутствует опора для протеза. Самым удобным и комфортным выбором является протез Квадротти, который крепится на деснах и создается без неба. Можно воспользоваться и конструкциями: Акри Фри и акриловой, но они менее удобны и имеют небную перемычку. Какой протез лучше выбрать, подскажет врач в зависимости от состояния ротовой полости. Современные зубные протезы обладают функциональностью и удобством. Можно поставить любой: съемный и несъемный, восстановить частичную и полную утрату своих зубов. Они изготавливаются из современных синтетических материалов и имеют следующие преимущества: Надо отметить, что у всех протезов надежная фиксация, но все больше появляется моделей, которые не снимают на ночь. При полном отсутствии зубов вся нагрузка с протеза передается на десну, что нередко приводит к уменьшению ее высоты. В результате этого получается, что зубные протезы необходимо менять, по крайней мере, раз в три года. Кроме этого, возникает проблема с фиксацией, особенно конструкций на нижней челюсти. К самым востребованным полным зубным протезам нового поколения можно отнести следующие: Но эти модели частично перекрывают небо, поэтому доставляют некоторый дискомфорт и приводят к искажению вкуса. Кроме того, материал имеет пористую структуру и достаточно хрупок. При полном отсутствии зубов самыми удобными считаются протезы акри-фри и квадротти. Их конструкции комфортны, безопасны и эстетичны. Затем идут устройства из акриловой пластмассы, и последнее место занимает нейлоновые системы. Индивидам, которые используют зубные протезы стоматологи советуют: Для людей, потерявших свои зубы, ношение таких конструкций – это настоящее спасение. Используя подходящий вид зубных протезов, человек может жить полноценной жизнью: тщательно пережевывать пищу и улыбаться. Съемные протезы по цене дешевле несъемных, хотя последние надежней и сохраняют полностью жевательную функцию. sammedic.ru Иногда при сдаче клинического анализа крови оказывается, что у взрослого человека повышены лимфоциты в крови. Это значит, что в настоящее время иммунная система с чем-то борется. Лимфоциты бывают повышены как в процентах, по сравнению с общим количеством лейкоцитов, так и в абсолютном количестве на единицу объема крови. Вконтакте Facebook Twitter Google+ Мой мир Лимфоциты, или лимфоцитные агранулоциты, — клетки иммунной системы, обеспечивающие иммунитет организма. Существует несколько разновидностей лимфоидных клеток, обладающих разными функциями: Больше всего в организме содержится Т-лимфоцитов. Их задача состоит в том, чтобы выполнять функцию регуляции иммунитета, увеличивать или уменьшать выработку антител. В-разновидности ответственны за распознавание антигенов и выработку антител. NK-клетки контролируют качество существующих клеток в организме; при необходимости они могут разрушать переродившиеся – например, раковые. Т-лимфоциты В клиническом анализе крови встречается 2 способа измерения уровня лимфоидных клеток в крови: Повышенный уровень лимфоцитных агранулоцитов называется лимфоцитоз, а пониженный — лимфоцитопения. Общий клинический анализ крови — самое часто назначаемое исследование. Изучив показатели крови, лечащий врач при необходимости назначит другие специфические исследования. При сдаче клинического анализа крови необходимо придерживаться следующих правил: Соблюдение этих простых правил поможет получить наиболее достоверные результаты, а в случае их несоблюдения, напротив, показания могут исказиться. Повышенный уровень клеток лимфоцитарного ряда в крови говорит о том, что в организме человека существует какая-то проблема, для решения которой активизировалась выработка лимфоцитных агранулоцитов. Причины, почему повышены лимфоциты у взрослого, могут быть различными. Важным признаком повышения лимфоцитов в крови у мужчин является увеличение следующих лимфоузлов: В результате активизации работы иммунной системы лимфоузлы становятся болезненными при ощупывании, кожа в этих местах повышает свою температуру, может появиться отечность. Кроме увеличения лимфоузлов, некоторые другие симптомы также могут сопровождать высокие лимфоциты: Развернутый клинический анализ крови с лейкоцитарной формулой поможет понять, как именно (относительно или абсолютно) повышены лимфоидные клетки у взрослого пациента и о чем это говорит. Необходимость тщательного обследования пациента, назначение дополнительных лабораторных и инструментальных методов диагностики — вот о чем говорят повышенные лимфоциты в крови. Нередко повышенные лимфоциты нормализуются самостоятельно, если это произошло из-за распространенного вируса, успешно побежденного иммунной системой человека. Но если самочувствие пациента не улучшается, повышенные лимфоциты в крови у мужчин не снижаются, а лимфоузлы остаются увеличенными и болезненными, это повод незамедлительно обратиться к лечащему врачу. Лабораторные нормы количества лимфоцитных агранулоцитов для взрослых не разделяются по половому признаку. Высокий уровень лимфоцитов в крови у женщин может возникнуть по тем же причинам, что и у мужчин. Кроме общих факторов, существуют еще особенные физиологические состояния, актуальные только для женщин фертильного возраста. К ним относят, например, период предменструального синдрома или первый триместр беременности. В эти периоды немного повышенный или пониженный уровень лимфоцитов в крови может являться вариантом нормы, а не маркером патологии. Детская норма количества лимфоцитных агранулоцитов в крови отличается от взрослой в сторону увеличения. Повышенное содержание лимфоцитов в крови у ребенка (при отсутствии других симптомов) не является тревожным показателем и не требует какого-либо лечения. У новорожденного ребенка в возрасте 5 дней повышение лимфоцитов в крови происходит по физиологическим причинам, это связано с нюансами работы системы кроветворения. А начиная с 4-5-летнего возраста, постепенно опускается, и в дальнейшем стремится к уровню взрослого человека. Во всех этих случаях, несмотря на абсолютно разный характер проблемы, при сдаче анализов лимфоциты будут больше нормы. Иногда бывает так, что абсолютное содержание лимфоцитных агранулоцитов в крови входит в референсные пределы, а относительное – нет. Поэтому следует внимательно изучить все показатели, входящие в состав клинического анализа крови, чтобы ничего не упустить. Если результаты ОАК показывают, что лимфоциты завышены, это не повод для паники. Тем не менее необходимо обратиться к врачу-терапевту, чтобы определить причину этого изменения. Терапевт по результатам анализов определит, почему увеличены лимфоциты в крови у взрослого, что это значит и к чему может привести. Он может как сам назначить лечение, так и выписать при необходимости направление к профильном специалисту. После выявления причины лимфоцитоза, лечащий врач должен выработать тактику лечения, направленную на решение этой проблемы. Например, если повышенные лимфоциты в крови появились на фоне лечения вирусной или бактериальной инфекции, то это значит, что достаточно просто закончить курс лечения, и через некоторое время сдать контрольный анализ крови. Не существует препаратов, направленных непосредственно на снижение количества лимфоидных клеток. Поэтому не стоит искать их в аптеке или требовать у врача. Также не помогут и народные средства и рекомендации. Правильная диета с ограничением жирной, копченой, острой пищи напрямую не снизит повышенный уровень лимфоцитов, но окажет благотворное влияние на организм в целом и поможет ему справиться с последствиями заболевания. О чем говорит пониженный уровень лейкоцитов в крови и можно ли их повысить? Примерный план действий по снижению лимфоцитов выглядит таким образом: В результате выполнения такого плана повышенный уровень лимфоцитов придет в норму в течение нескольких недель после курса терапии. Из видео можно узнать, что такое иммунитет, его строение на клеточном уровне, особенности работы клеток в борьбе с вирусами и бактериями: Вконтакте Facebook Twitter Google+ Мой мир bvk.news Лимфоциты – это форменные элементы крови, которые являются частью иммунной системы. Их функцией является циркуляция в крови и тканях с целью обеспечения иммунной защиты, направленной против чужеродных агентов, проникающих в организм. Если количество лимфоцитов в крови повышается, их становится много, то говорят о лимфоцитозе. Его причинами могут быть такие распространенные инфекции, как коклюш и мононуклеоз, или неинфекционные заболевания, среди которых лимфопролиферативные состояния, такие как хронический лимфолейкоз. Какое количество лимфоцитов считается нормальным? Когда мы получаем анализ крови, в котором указана лейкоцитарная формула крови, то мы имеем дело с относительными показателями. Чтобы точно определить количество лимфоцитов в объемной единице крови (в мкл), необходимо произвести несложный расчет: Абсолютное количество лимфоцитов (АКЛимф) = (общее количество лейкоцитов (ОКЛей) х % содержание Лимф)/100 = кол клеток/мкл У взрослых людей лимфоцитозом считается количество клеток, превышающих >4,000/µL (это может быть также выражено как: >4,000/mm3 or >4.0 x 10(9)/L). У маленьких детей нормальный абсолютный уровень лимфоцитов может достигать 8,000/µL. Находящиеся в крови лимфоциты состоят из различных групп клеток, так называемых T- клеток, B- клеток, и клеток – «природных убийц» (NK). Данные группы клеток несут разные функциональные обязанности в обеспечении нормальной иммунной защиты организма. Когда врач-гематолог впервые видит анализ крови пациента с повышенным уровнем лимфоцитов, то первый вопрос, на который нужно быстро ответить – являются ли данные изменения реактивными, то есть повышение лимфоцитов связано с реакцией организма на внешнее воздействие, или злокачественными. Как видно из приведенных примеров, повышенное количество лимфоцитов в анализе крови может быть как вполне безобидным проявлением нередких заболеваний, так и основанием для установления серьёзного диагноза. В некоторых случаях, особенно – на ранних стадиях заболевания, даже опытный врач-лаборант при проведении простого анализа крови не может различить реактивный и опухолевый лимфоцитоз. Нередко, разграничение этих состояний требует проведения дополнительных сложных анализов, таких как определение субпопуляций лимфоцитов, определение хромосомных аномалий в ядрах лимфоцитов, молекулярно-генетические тесты, исследование костного мозга. РЕАКТИВНЫЙ ЛИМФОЦИТОЗ — частой причиной реактивного лимфоцитоза являются острые и хронические вирусные инфекции, которые наиболее часто встречаются в детском возрасте и у молодых взрослых. Реактивный лимфоцитоз может сопровождаться увеличенными лимфатическими узлами, печенью и/или селезенкой. Сопутствующее увеличение внутренних органов не является ни аргументом «за» наличие опасного опухолевого процесса, ни аргументом «против» него. В любом случае, ситуацию должен оценивать опытный специалист. Нередко, разграничение реактивного и опухолевого лимфоцитоза (повышенного количества лимфоцитов) требует проведения дополнительных сложных анализов, таких как определение субпопуляций лимфоцитов, определение хромосомных аномалий в ядрах лимфоцитов, молекулярно-генетические тесты, исследование костного мозга Нередко лимфоцитоз в крови может сопровождаться увеличением лимфатических узлов, печени и/или селезенки. Это может быть проявлением как реактивных, так и опухолевых процессов НАИБОЛЕЕ ЧАСТЫЕ ПРИЧИНЫ ЛИМФОЦИТОЗА www.primamedica.ru formulazdorovya.com Часто при постановке диагноза у лечащего врача возникает вопрос, почему повышены лимфоциты? Является их рост простой реакцией иммунитета на внешние факторы или более опасным видом онкологии крови? Чтобы это определить, доктор ориентируется на симптомы заболевания, расспрашивает о том, как пациент готовился к анализу, для контроля назначает повторный тест. Если и повторное исследование дало плохие результаты – проводятся дальнейшие исследования. Лимфоциты – это лейкоциты, первичной функцией которых является участие в адаптивной иммунной системе человека. Эти клетки защищают организм человека против многочисленных бактериальных, вирусных и других патогенов. Они обладают генетической памятью, направленной против микробов, а также приобретенной, которая запоминает атакующие организм микроорганизмы, и уничтожает их при следующем появлении, что позволяет добиться успехов в вакцинации. Поэтому, когда лимфоциты ниже нормы, это говорит о том, что организм уязвим для инфекций. Например, низкие лимфоциты наблюдаются при ВИЧ-инфекции, что является смертельно опасным заболеванием. Принято выделять три основные группы лимфоцитов: Здоровый организм поддерживает в норме абсолютное число лимфоцитов, следя за тем, чтобы их верхний предел не превышал 4 тыс. клеток на 1 мкл крови. Превышение этого уровня говорит о лимфоцитозе у женщины или мужчины, который возникает, когда тело отвечает на острую инфекцию или воспалительное заболевание. Когда лимфоциты завышены, это происходит с помощью нескольких механизмов, к которым относятся увеличение выработки лимфоцитов, выброс в кровь их повышенного числа из резервов, и задержка удаления старых клеток из кровообращения. К менее распространенным механизмам относится злокачественный лимфоцитоз, когда уровень лимфоцитов повышается благодаря острому или хроническому лимфопролифиративному заболеванию. Сам по себе увеличенный уровень лимфоцитов обычно не причиняет вреда организму. Среди исключений – аутоиммунные заболевания, когда из-за сбоев иммунитета клетки иммунной систему уничтожают здоровые ткани организма. Но их высокий уровень свидетельствует о том, что в организме развиваются патологические процессы. Поэтому главным для врача является определить причину повышения лимфоцитов, поскольку лечение сильно отличается. Например, причинами реактивного лимфоцитоза являются вирусные инфекции, при которых достаточно традиционной терапии и специальных лечебных мер не нужно. Если же причиной лимфоцитоза является острая лимфобластическая лейкемия, лечение сложное и требует интенсивной химиотерапии. Можно выделить три варианта лимфоцитоза: Причиной реактивного лимфоцитоза являются различные вирусы (корь, свинка, краснуха, гепатит, грипп), бактерии, глисты. Инфекционная форма может протекать тяжело, при этом число лейкоцитов может превышать 100 тыс. Считается, что это заболевание могут вызывать энтеровирусные инфекции, которые часто сопровождаются незначительным повышением эозинофилов. Неинфекционный лимфоцитоз нередко наблюдается во время стресса. Лимфоциты повышены у взрослого или ребенка могут быть вследствие физической или психической травмы, судорожных состояний различной этиологии, неотложных случаев сердечно-сосудистых заболеваний, кризисного состояния во время серповидной болезни клеток. Хронический поликлональный лимфоцитоз В-клеток, на генетическом уровне связанный с нарушениями генов HLA-DR7, часто возникает у курящих женщин средних лет. Еще одной причиной неинфекционного лимфоцитоза – реакции повышенной чувствительности. Например, лимфоциты могут повышаться как реакция на лекарство. Лимфоциты в анализе крови по неинфекционной причине могут быть повышены при хроническом лимфоцитозе NK клеток, который может быть связан с анемией и нейтропенией. Также здесь надо упомянуть о пациентах, перенесших удаление селезенки. У них анализ крови показывает наличие больших гранулярных лимфоцитов. Злокачественный лимфоцитоз – это раковая болезнь крови. Хроническая лимфатическая лейкемия – наиболее часто встречающаяся разновидность лейкемии у людей западных стран. При этом абсолютное число лимфоцитов обычно превышает 5 тыс. Генетические исследования показывают позитивный фенотип для CD19, CD5, CD23, CD20(dim) и смещение к каппа или лямбда. Пролимфатическая лейкемия может поражать, как В, так и Т-клетки. В-пролимфатическая лейкемия может быть вторичной в результате хронической лимфатической лейкемии или первичной. Т-пролимфатическая лейкемия характеризуется особенно плохим прогнозом. Моноклональный лимфоцитоз В-клеток – это предраковое состояние с фенотипом, идентичным хронической лимфатической лейкемии и сходными хромосомными аномалиями, но менее сильным лейкоцитозом (до 5 тыс.). Болезнь прогрессирует до хронического лимфатического лейкоцитоза, нуждающегося в лечении, у 1% больных. Признаки лимфоцитоза во многом зависят от патологии, которая спровоцировала заболевание. Например, если у молодого человека с лимфоцитозом присутствуют лихорадка, фарингит, усталость и увеличение селезенки, это дает повод предположить инфекционный мононуклеоз. Другой пример, если у пожилого человека с лимфоцитозом увеличены лимфоузлы, анализ показывают анемию и тромбоцитоз, это внушает мысль про хроническую лимфатическую лейкемию. Сколько будет длиться лимфоцитоз, зависит от спровоцировавшей его причины. Например, если человек выпил таблетку от головной боли, клетки иммунной системы придут в норму уже через несколько дней. Если высокие лимфоциты являются следствием инфекции, например, мононуклеоза, лимфоциты будут расти очень быстро, и достигнут наибольших значений к третьей неделе заболевания. Хотя мононуклеоз может продержаться до 2-х месяцев, другие формы реактивного лимфоцитоза (грипп, простуда) обычно длятся недолго. Злокачественный лимфоцитоз может развиваться как остро, так и постепенно. Хоть вызванное лейкемией повышение лимфоцитов может временами отступать и снова усиливаться, он никогда не проходит самостоятельно без успешного лечения. Поэтому то, с какой скоростью изменяется количество клеток иммунитета в крови, является одним из ключевых факторов в принятии решения про назначение терапии. Например, если количество лимфоцитов быстро возрастает, это сигнал, что необходимо начинать лечение хронической лимфатической лейкемии. Строение лимфоцитов может дать важный ключ для установления возможной причины лимфоцитоза. Например, атипичные лимфоциты с большим количеством цитоплазмы и эксцентричными ядрами часто наблюдаются при мононуклеозе. При бабезиозе (поражение глистами) анализ крови обычно показывает атипичные лимфоциты с нормальным числом лейкоцитов, тогда как токсоплазмоз показывает высокий уровень атипичных лимфоцитов. Небольшие, выглядящие рано созревшими лимфоциты с небольшим количеством цитоплазмы, можно увидеть под микроскопом изучаемого образца вместе с поврежденными лимфоцитами при хронической лимфатической лейкемии. Увеличение числа лейкоцитов при острой лимфобластической в анализе крови может показать высокую степень гетерогенности (клетки разного размера и формы) в злокачественных тканях, при этом небольшие по размеру клетки можно легко по ошибке принять за лимфоциты. Присутствие в анализе крови больших лимфобластов с выдающимися нуклеолами и бледно-голубой цитоплазмой говорит про острую лимфобластную лейкемию. Чтобы произвести точный подсчет лейкоцитов и вывести абсолютное число лимфоцитов, врач назначает сдавать расширенный анализ крови, который поможет узнать, в норме они, повышены или пониженные. Лимфоциты в крови вычисляются путем умножения общего числа лейкоцитов на процентное содержание лимфоцитов и делится на сто. У пациентов с предположением реактивного лимфоцитоза проводятся расширенные анализы на наличие инфекции. К этим анализам относятся выявление антител, иммунофлуоресцентные анализы, ПЦР, определение вирусов, анализы на ВИЧ, посевы культур крови и мазков слизистых оболочек. У пациентов с нарушенной иммунной системой, проводят генетические анализы крови, включая ПЦР (цепную реакцию полимеразы), чтобы исключить инфицирование вирусом Эпштейна-Барра, цитомегаловирусом, герпесом, HHV-8 (герпевирусом человека – 8) и аденовирусом. Если эти анализы показывают негативные результаты, а также при подозрении на злокачественную этиологию, врач назначает гематологическую цитометрию, чтобы исключить лимфопролифиративные заболевания. Цитометрия – это надежный способ определения бластов и нарушений В-клеток. При этом необходимо принять во внимание, что нарушения в Т-клетках при проведении цитометрии иногда трудно различимы. Если после этих анализов диагноз остается неопределенным, проводится определение клональности лимфоцитов. Например, этот анализ назначают для идентификации клонального перераспределения генов иммуноглобулина, что наблюдается при лимфомах и лейкемиях В-клеток, а также клонального перераспределения рецепторов Т-клеток. Кроме того, проведение цитогенетических исследований FISH (флюоресцентная гибридизация in situ) на образце анализов крови может показать наличие маркеров, типичных для лимфопролифиративного расстройства. Например, если в цитометрия показала атипичные результаты, может быть обнаружена хромосомная аномалия del 13q14, которая говорит в пользу хронической лимфатической лейкемии. Если эти исследования остаются неоднозначными, может назначаться биопсия костного мозга для исключения злокачественной этиологии лимфоцитоза. 1diagnos.ru Лимфоциты отвечают за распознавание чужеродных белков, формирование иммунологической памяти, что позволяет противостоять инфекциям. Состояние, при котором в крови повышены лимфоциты, называется лимфоцитозом. Группа лимфоцитов разнородна, в нее входят В-, Т- субпопуляции и NK-клетки, обладающие противовирусной, противоопухолевой активностью. Лимфоциты – это одна из популяций лейкоцитов. Продукция этой популяции клеток происходит в костном мозге и тимусе в детском возрасте. В организме они накапливаются в селезенке, лимфатических узлах, печени. При повышенных лимфоцитах их содержание превышает 4 тыс./мкл. Различают лимфоцитоз: Реактивный лимфоцитоз характерен для молодого возраста, проявляется увеличенными лимфоузлами. Общее количество В- клеток составляет у взрослого 0,19-0,38 тыс./мкл, Т-субпопуляции – 1,1 – 1,7 тыс./мкл. Субпопуляции В-клеток вырабатывают иммуноглобулины и отвечают за гуморальный иммунитет. Подгруппы Т-клеток хелперов и супрессоров регулируют работу всех звеньев иммунной системы, а Т-киллеры уничтожает клетки, опознанные, как чужеродные. Чтобы составить представление о состоянии иммунитета, используются абсолютные и относительные показатели концентрации популяций лейкоцитов. Абсолютный показатель отражает общее число клеток данной популяции, а относительное значение указывает, какую долю от общих лейкоцитов составляют лимфоциты. У взрослых абсолютные лимфоциты составляют 0,8 – 4 тыс./мкл, норма относительных — 19 – 37%. Лимфоциты (lym) повышены, если в общем анализе крови превышены их нормальные показатели, это значит, что: При этом относительные лимфоциты могут быть завышены при неизменных абсолютных показателях этой популяции в крови. Различий по половому признаку нет. Если в анализах крови у взрослого значительно повышены лимфоциты, это не всегда значит, что такое нарушение угрожает здоровью. Временное повышение количества лимфоцитов в крови отмечается даже у практически здоровых людей. У пожилых наблюдается незначительное снижение лимфоцитов. Для детей повышенные по взрослым меркам лимфоциты в общем анализе крови – это вариант нормальных показателей. Ознакомиться с нормами этой популяции лейкоцитов у детей можно на сайте здесь. Все процессы в организме, при которых происходит разрушение собственных клеток, сопровождаются повышением уровня лимфоцитов в крови. Особенно высокие показатели лимфоцитов в общем анализе крови отмечаются: Уровень популяции повышается при переходе болезни из острой фазы в хроническую, а также при стихании воспаления на стадии выздоровления. Повышенные результаты анализа могут вызываться: Повышение отмечается при заболеваниях: Особенно высокий уровень лимфоцитов наблюдается в крови при кори, ветряной оспе, краснухе и других болезнях, к которым вырабатывается пожизненный иммунитет. Относительный показатель лимфоцитов повышен при гриппе, гепатите, сифилисе, после ОРВИ – это значит, что процент этой популяции относительно общих лейкоцитов у взрослых выше 37. Сильно повышены показатели анализов при хроническом лимфолейкозе – доброкачественном опухолевом заболевании, поражающем преимущественно мужчин после 65 лет. Развивается болезнь при наследственной предрасположенности, существует в нескольких формах. Если болезнь развивается, то в лимфоузлах, селезенке скапливается много лимфоцитов, уровень которых в лейкоцитарной формуле крови поднимается до 70-80%, и это значит, что болезнь приобретает прогрессирующий характер. Относительные показатели при прогрессирующей форме лимфолейкоза могут достигать значений 90-99%. Повышенные В-лимфоциты у взрослого означают, что в кровь проникли чужеродные белки или микроорганизмы, против которых необходимо ускорить выработку антител. Увеличение В-лимфоцитов в анализе крови более чем это положено по норме (4 тыс./мкл), говорит о том, что в организме идет хронический воспалительный процесс. По окончании воспаления количество этой субпопуляции нормализуется. После перенесенной инфекции периферические лимфоузлы могут оставаться воспаленными. И, хотя увеличение лимфоузлов не всегда сопровождается повышенным количеством лимфоцитов в крови, но иногда это означает, что идет перерождение тканей самого узла. В нем увеличивается количество соединительной ткани. Если в лимфоузлах удерживается повышенный уровень В-субпопуляции, а количество Т-лимфоцитов снижено, то это значит, что в узле продолжается хронический воспалительный процесс. Причинами высокого уровня в крови В-лимфоцитов могут служить: flebos.ru Если у человека повышены лимфоциты в крови, что это значит, часто спрашивают у врача. Причин этому достаточно много, но все они являются какими-то заболеваниями. Повышение лимфоцитов может указывать на развитие воспалительного процесса в организме, и где наибольшее скопление этих кровяных тел, там и есть очаг инфекции. Лимфоциты — это белые клетки крови организма, обеспечивающие иммунитет человека и защищающие его от инфекций. Количество лимфоцитов является постоянным, повышение их количества происходит с возрастом, в остальных случаях можно говорить об инфекционном воспалении в организме. Кроме белых клеток, в крови присутствуют и красные клетки — эритроциты. Их функцией является доставка кислорода к тканям и органам. Их количество в крови показывает уровень гемоглобина, дефицит которого вызывает анемию, а иногда и более тяжелые состояния. Роль всех кровяных клеток в организме неоценима. Белые кровяные тельца могут регулировать выработку антител, ускоряя ее или замедляя, участвуют в распознавании инородных частиц и избавляют от аномальных клеток. Эритроциты отвечают за насыщенность тканей кислородом. Лимфоциты — это белые кровяные клетки, отвечающие за иммунную защиту организма. Можно считать, что это лейкоциты, только другой разновидности. Лимфоциты составляют около 30% от общего числа белых клеток, кроме них есть разновидность, которую называют нейтрофилы. Эти клетки могут составлять до 47-70% от всех лейкоцитов. Морфологически эти клетки подразделяют на малые и большие. По функциональности на Т-лимфоциты, NK и В-клетки. NK- клетки контролируют качество других клеток организма и избавляют его от нетипичных клеточных образований. Клетки В-группы отвечают за выработку антител и распознавание чужеродных частиц. Из общего числа лимфоцитов только около 2% присутствуют в кровотоке, а остальные сосредоточены в органах и тканях. Количественное значение лимфоцитов у человека при возникновении воспалительных процессов или при беременности изменяется. Определение количества лимфоцитов в крови проводят при помощи клинического анализа крови. Образец для исследования берут из пальца, заранее обрабатывают его спиртом. Если периферическое кровообращение слабое, то можно сдать кровь из вены. Специальная подготовка к анализу не нужна, но, как и большинство исследований, его рекомендуют сдавать натощак. Такое исследование позволяет выявлять, в каком количестве находятся лимфоциты, нейтрофилы, эритроциты и тромбоциты. Чтобы определить абсолютный показатель, необходимо учитывать и содержащиеся в крови белые клетки. Такие значения детально определить позволяет иммунологическое исследование. Иммунограмма отражает не только их количество, но и разновидности. В медицине нередко применяется лейкограмма. Она определяет, в каком количестве содержатся лейкоциты, нейтрофилы и лимфоциты. Если нейтрофилы понижены, то это значит, что в организме есть не только воспалительный процесс, но и наличие заболевания крови. Нормальные показатели их количества в крови напрямую зависят от возраста человека. Из-за особенностей в развитии иммунной системы наблюдается снижение числа этих клеток по мере взросления. До шестилетнего возраста наблюдается преобладание именно лимфоцитов как иммунных клеток, но у взрослых ведущее значение имеют уже нейтрофилы. У детей с рождения и до 6 лет процентное содержание клеток варьируется от 21% до 65%. Начиная с шести лет, это значение постепенно снижается. Так у подростков оно уже 24-39%, а у взрослых 19-27%. На протяжении взрослой жизни это количество остается практически неизменным, кроме периода беременности у женщин, когда оно немного снижается. Это происходит из-за внедрения чужеродного эмбриона. Поэтому беременные имеют больший риск возникновения инфекций и должны особенно следить за здоровьем. Когда начинается усиленная выработка этих клеток, то это проявление нормальной реакции организма на появление в нем вирусов и бактерий. Увеличение числа этих клеток провоцирует такие заболевания, как ветрянка, туберкулез и другие. Но кроме инфекционных заболеваний повышение лейкоцитов вызывают и другие патологии. Если показатель лимфоцитов ниже нормы, то есть менее 1,010/ л, то это тоже свидетельство того, что в организме развивается инфекционное заболевание. Если показатель количества лимфоцитов не снижается после длительного курса терапии какой-либо патологии, то это не всегда означает, что терапия была неэффективной. Часто высокий уровень этих тел наблюдается после спада заболевания. Кроме перечисленных патологий, бывают повышены лимфоциты при голодании, неврастении, эндокринных заболеваниях, язвенном колите, гиперчувствительности к отдельным лекарствам. Если в крови у женщин во время беременности отмечается повышенное содержание лимфоцитов, то это должно насторожить врача. Во время вынашивания плода в организме женщины протекают иммунные реакции, которые препятствуют этим клеткам, стремящимся уничтожить антигены отца, имеющиеся у эмбриона. Изменение количества этих клеток может спровоцировать прерывание беременности. Поэтому на протяжении всего срока беременности, анализ крови у женщин является обязательным для сдачи. Особое внимание лимфоцитам в анализе крови у женщин уделяется в первом и втором триместрах. Гинекологи отслеживают факты повышения этих тел у будущей матери, так как при их попадании через плаценту к эмбриону может быть спровоцирован выкидыш. Лимфоцитоз не является самостоятельным заболеванием, если повышены лимфоциты в крови, значит, в организме начинается какой-то воспалительный процесс Чтобы количество белых телец привести к нормальному показателю, необходимо лечить причину его появления. Если причина в инфекции, то для лечения применяют жаропонижающие, противовоспалительные препараты, проходят курс лечения антибиотиками. А при диагностике серьезных патологий, таких как онкологические заболевания, лечение требует более сложных и радикальных мер. Например, требуется применение лучевой, химиотерапии, операции и так далее. Для того чтобы поставить точный диагноз, одного показателя количества лимфоцитов недостаточно. Он применяется только для контроля их количества и не может говорить о том, какая болезнь развивается в организме. Потребуются более обширные и глубокие обследования, назначение которых будет зависеть и от симптомов, проявляющихся у человека в связи с болезнью. При одновременном, с увеличением количества белых клеток, увеличении лимфатических узлов, печени и других органов, эти органы должны проверяться обязательно. Кроме анализа крови, в этом случае используют и другие методы, например, ультразвуковую диагностику, МРТ, рентгенографию, компьютерную томографию, анализы на гистологию и цитологию. Автор:
Иван Иванов Поделись статьей: Оцените статью: osostavekrovi.ru Что такое лимфоциты в анализе крови? Это разновидность лейкоцитов (клеток белой крови), которые образуются в костном мозге и лимфатических узлах (пролимфоциты), реагируют на появление инфекционных вирусов в организме, отвечают за иммунную систему, так же как и моноциты. Повышенные лимфоциты при расшифровке могут рассказать о тех изменениях, которые происходят в организме. Известны несколько видов и форм лимфоцитов. Их норма будет разной, все зависит от возраста больного. Узнайте подробнее, как может отразиться на состоянии человека рост показателя лимфоцитов. Лимфоциты отвечают за уничтожение больных, пораженных вирусом клеток, находящихся в крови. В связи с тем, что лимфоциты в чистом виде могут существовать всего несколько дней, далее они перераспределяются на подгруппы, отвечающим за разные функции. Подразделение происходит на B-лимфоциты, T-лимфоциты и NK-лимфоциты. Существование О-лимфоцитов уже доказано, но изучено мало. Подробнее о том, чем они отличаются: Колебание в сторону увеличения абсолютного показателя лимфоцитов состава крови отмечается, если человек болен коклюшем, ветрянкой, острым вирусным гепатитом, скарлатиной. Острая инфекция, попав в организм, вызывает всплеск числа лимфоцитов крови. Абсолютный лимфоцитоз является характерным показателем для туберкулеза, для гипертиреоза, когда функции щитовидной железы работают по усиленному режиму. Содержание абсолютного показателя выражается как *109/ литр. Намного чаще встречается относительный лимфоцитоз, где учитывается процентное отношение к нормальному содержанию лимфоцитов. При расшифровке анализа крови % будет повышен, если предполагается грипп (острая вирусная инфекция), гнойно-воспалительные процессы, общее снижение иммунитета и сопротивляемости организма после перенесенного голодания или профилактических прививок. Как уже указывалось выше, для разной возрастной категории существуют свои нормативные показатели лимфоцитов. Одни и те же значения, которые имеют лимфоциты, будут выше нормы для одного человека, для а ребенка это будет считаться нормой. Сдав клинический анализ крови, к результату пациент получает расшифровку по референсным значениям нормы, которая может поддаваться корректировке, исходя от возраста, других факторов. Обратив внимание на показатели СОЭ, количество эритроцитов (гемоглобин), вы сможете подтвердить или опровергнуть гипотезу доктора о том, протекает ли воспалительный процесс в организме. Приведенная ниже таблица, в которой указаны допустимые нормы (все остальные лимфоциты выше нормы или ниже ее, незначительно или наоборот), поможет самостоятельно разобраться в количественных значениях и возможных причинах этого. Показатели повышенных лимфоцитов настораживают, но окончательный вердикт выдаст только врач. Возраст пациента Абсолютное значение (х 109/ л) Относительное значение (%) До 1 года 3-10 50-70 1-4 года 2-9 35-58 5-10 лет 1,5-6,5 32-50 10-17 лет 1,2-5,0 30-40 Взрослый, старше 18 лет 1,0-4,6 20-35 Когда обнаружено в крови много лимфоцитов, нужно пройти дополнительное обследование, назначенное врачом, чтобы выявить причину появления данных показателей. Резкий скачок лимфоцитов в сторону увеличения и снизит показатели нейтрофила, что означает воспалительный процесс, который возможно еще не проявил себя внешне. Снижение иммунитета становится предвестником появления болезни лимфоцитоза. У детей и у взрослых причины могут пересекаться или быть полярно разными. Взрослый человек (мужчина это или женщина) имеет много лейкоцитов в крови, если в период сдачи анализа имел плохое самочувствие. Лучше сделать контрольный забор через некоторое время, которое определит доктор, когда улучшится состояние больного. Часто у взрослых людей лимфоцитоз появляется на фоне перенесенных инфекционных заболеваний, но могут быть и другие причины: Норма лейкоцитов в крови у детей изначально должна быть выше по показателям, чем у взрослых. Начиная от рождения, результаты анализа грудничка имеют значения, которые для взрослого были бы превышением нормы в несколько раз. В период роста нормы процента относительного и абсолютного значения постепенно снижаются, но и в педиатрии наблюдаются случаи, когда за состоянием малыша нужно внимательно следить, если выявлена плазматизация лимфоцитов, особенно если у него есть симптомы: Любую болезнь, в том числе связанную с изменением состава крови, лучше предупредить. Лимфоцитоз – это не столько болезнь, сколько показатель того, что в организме происходят неприятные изменения. Доктор, знающий причину, по которой повысился уровень лимфоцитов, может назначить антибиотики, препараты противовоспалительного действия, направленные на уничтожение очага заболевания. Понизить количество лимфоцитов поможет профилактика, направленная на укрепление иммунитета. К народным средствам относится закаливание, умеренные занятия спортом. Миелома, рак крови (лейкоз) требует более сложного подхода к лечению, требующего назначения несколько этапов химиотерапии или пересадку костного мозга. Для постановки таких сложных диагнозов нужно проходить дополнительное обследование. Беременные женщины, стоящие на учете у акушера-гинеколога, должны регулярно сдавать анализы мочи и крови. При любом отклонении от нормы врач должен принять все меры, чтобы сохранить плод. Особенно повышенный уровень лимфоцитов опасен на первой половине срока беременности. Если организм будущей мамы не сможет выработать нужное количество Т-супрессоров, то белые кровяные тельца попадут внутрь матки и спровоцируют выкидыш. Строго соблюдая лечение, назначение гинекологом, даже при высоких показателях лимфоцитов есть возможность сохранить жизнь малыша. Организм человека так устроен, что каждая клетка в нем за что-нибудь отвечает. Лимфоциты (белые кровяные тельца) распознают вирусы, представителей инфекции, борются с источником заболевания. Представленное видео с медицинской передачей поможет понять, где проходит та грань, когда лимфоциты стоят на страже здоровья и когда они превращаются в «предателей». Показанные визуальные примеры заболевания доступно объясняют причины появления лишних лимфоцитов в крови и чем может грозить несвоевременно начатое лечение. Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента. Статья обновлена: 13.05.2019 sovets.net Пупочная грыжа — хирургическая патология, при которой происходит выход органов брюшной полости за пределы своего физиологического положения через структуры пупочного кольца.
В грыжевом мешке могут обнаруживаться петли кишечника, части сальника или брюшины. Это заболевание встречается не так часто у взрослых, чаще оно возникает в детском возрасте. Однако оно имеет место в структуре хирургических болезней и требует внимательного отношения.
Почему возникает пупочная грыжа?
Главный механизм возникновения грыжи в области пупка — слабость мышц передней брюшной стенки. Их края могут расходиться, освобождая, тем самым, место для образования грыжи. Данный процесс возникает под действием ряда провоцирующих факторов:
Для того, чтобы определенный фактор привел к появлению грыжи, необходимо его длительное влияние или сочетание нескольких причин. Значительную роль имеют также врожденные особенности мышц брюшной стенки.
Какими проявлениями сопровождается пупочная грыжа?
Клиника заболевания зависит от четкой локализации грыжи, размеров грыжевого мешка, вовлеченности в процесс внутренних органов, а также показателей вправимости.
Распознать пупочную грыжу можно по таким признакам:
Герниопластика в данном случае — это плановая операция, которая назначается хирургом с момента обнаружения патологии. Консервативное лечение пупочной грыжи возможно лишь в возрасте до 6 лет, для чего назначается специальная гимнастика и упражнения. У взрослого человека уже завершилось формирование передней брюшной стенки и мышц, поэтому необходимо прибегнуть к операции.
Показаниями к экстренной операции являются отягощенные состояния:
Если медлить с операцией в таких случаях, происходит некротическое изменение мягких тканей. Это может привести к общим осложнениям и является угрозой для жизни.
Диагностическая программа при грыже в области пупка
Постановка диагноза начинается с опроса пациента.
Дополнительные методы диагностики:
Если состояние пациента критическое, могут понадобиться лабораторные методы диагностики. Они покажут состояние обмена веществ в организме, а также готовность человека к предстоящему оперативному вмешательству.
Современное лечение пупочной грыжи
Лечение грыжи способно предотвратить серьёзные осложнения, а также возвращает пациенту комфорт и привычный жизненный режим. Многие пациенты надеются на самостоятельное вправление грыжи, но взрослым пациентам показано только оперативное лечение.
Существует традиционная операция и лапароскопическая герниопластика, в обоих случаях — с возможным применением сетчатого импланта.
Оперативное лечение открытым методом проводится по классическим техникам. Для этого ушивается пупочное кольцо в крайних местах апоневроза. Швы накладываются в вертикальном или поперечном положении. Такое вмешательство имеет длительный срок восстановления, а также высокий риск рецидива.
Герниопластика с установкой сетки имеет ряд преимуществ. Сетчатый имплант укрепляет брюшную стенку. Хирург может расположить его под апоневрозом или над ним. Материалы для имплантов не вызывают реакций со стороны мягких тканей, безопасны и устойчивы к повреждениям. Такое лечение успешно помогает пациенту вернуться к обычному режиму. Операция имеет более короткий и комфортный реабилитационный срок, снижает вероятность рецидива.
Лапароскопическая операция — оптимальный вариант лечения грыжи. Герниопластика с помощью лапароскопа проводится через несколько небольших разрезов, что снижает травматичность вмешательства. Такое лечение наиболее эффективно: ведь сетка крепится со стороны брюшной полости, а не апоневроза.
В послеоперационном периоде главным приоритетом является профилактика местных осложнений. Лечащий врач наблюдает состояние пациента на предмет воспаления, несостоятельности швов, а также бактериальных осложнений. Качественное питание и соблюдение гигиенических норм являются обязательным условием содержания пациента в клинике. Определяющий фактор периода реабилитации — вид хирургического вмешательства. Лапароскопическая техника значительно уменьшает риск осложнений после операции.
Дискомфорт после операции сохраняется всего несколько дней. Этому способствует качественная анестезия и минимальная травматизация тканей. Необходимо проконсультироваться с лечащим врачом по поводу возвращения к привычным нагрузкам, спорту и работе. Хирург учитывает возраст пациента, его физическую форму, деятельность и дает рекомендации.
Пупочное кольцо является наиболее слабым местом брюшной стенки, именно через него плод связан с матерью посредством пуповины. Пупочные грыжи подразделяются на врожденные и приобретенные.
После рождения ребенка пупочное кольцо постепенно рубцуется. Полностью этот процесс завершается к 5 годам. Именно поэтому детей с пупочной грыжей раньше не оперируют. Если же пупочное кольцо полностью не зарубцевалось, то грыжевое выпячивание сохраняется и такая грыжа называется врожденной.
Приобретенная грыжа появляется позже. Чаще встречается у женщин старше 40 лет.
Существует несколько причин для возникновения грыжи. Прежде всего, это беременность, при которой наблюдается существенное растяжение стенок брюшной полости и повышение внутрибрюшного давления. Кроме этого, меняется гормональный фон, что приводит к изменению структуры соединительной ткани, делая ее более «рыхлой». Немаловажную роль имеют большие физические нагрузки, наличие различных соматических заболеваний, приводящих к повышению внутрибрюшного давления.
Как проявляется пупочная грыжа? Прежде всего, это наличие округлого образования в области пупка, которое увеличивается в положении человека стоя, при физических нагрузках и кашле, но может значительно уменьшаться или совсем исчезать в лежачем положении.
Как правило, диагностировать пупочную грыжу не сложно. Лишь в редких случаях требуются дополнительные методы обследования – УЗИ и еще реже КТ или МРТ.
Лечение пупочной грыжи в подавляющем большинстве случаев хирургическое. Исключение составляют дети до 5 лет, у которых возможно применение массажа и лечебной физкультуры, и пациенты с абсолютными противопоказаниями для оперативного лечения (декомпенсированные соматические заболевания). У таких людей используют различного вида бандажи, позволяющие уменьшить выраженность болевого синдрома и риск развития осложнений болезни.
Хирургическое лечение заключается в ликвидации грыжевого мешка и закрытии дефекта в области пупочного кольца.
Грыжевой мешок иссекается, если он большого размера, а его содержимое вправляется в брюшную полость, либо вправляется с содержимым при небольших его размерах.
Дефект может быть закрыт двумя способами: либо собственными тканями, либо с использованием специальных сеток. В настоящее время преимущество отдается второму виду операций. Связано это с тем, что пластика собственными тканями сопряжена с натяжением их, а это способствует нарушению питания тканей и худшему заживлению. К тому же, как мы уже говорили, у многих больных с грыжами отмечаются нарушения обмена коллагена. Все это вместе взятое в результате приводит к развитию рецидивной грыжи. Частота рецидивов достигает 40%. Применение протезирующих операций с сетками позволило снизить этот процент до 1.
Такие операции выполняются как открытым доступом с разрезом в области пупка, так и лапароскопически.
Реабилитационный период после протезирующих операций занимает 2-3 недели и не требует существенных ограничений физической активности, позволяет вести обычный образ жизни и выполнять привычную работу.
Автор: Проявляется она аномальным выпячиванием, локализующимся в пупковой области, которое исчезает или убавляет свои размеры при принятии горизонтального положения.
Встречается грыжа у взрослых как среди мужчин так и у женщин.
Симптомы болезни
Если внимательно относиться к своему здоровью, систематически наблюдать за изменениями, происходящими с организмом, заметить визуальные симптомы и разрастание пупочной грыжи достаточно легко. Основные проявления болезни:
Что делать если вы заметили первые симптомы пупочной грыжи
При появлении начальных признаков пупочной грыжи следует записаться на прием к хирургу. Визит к специалисту не следует оттягивать, потому как прогрессирование грыжи чревато тяжелыми последствиями. Основной опасностью при отсутствии лечения, является ущемление внутренних органов брюшного отдела, что со временем приводит к нарушению кровотока и протеканию некротических процессов в тканях полости. Отсутствие действий приводит к перитониту, которая требует уже серьёзного оперативного вмешательства.
Не следует надеяться на сказочное выздоровление при помощи трав, примочек или «перестраховки». Категорически нельзя поднимать тяжелые предметы или подвергать организм повышенным нагрузкам. Ущемление возникает неожиданно, даже от приступа кашля, натуживания мышц живота при дефекации, падении или даже смехе. Так что при проявлении или визуализации первых признаков пупочной грыжи, чтобы сберечь свое здоровье, исключить впоследствии «серьёзную хирургию» и сберечь свои средства, следует незамедлительно обратиться к специалисту и решить вопрос за один день.
В первую очередь после обнаружения проблемы, обращаются к врачу-хирургу. После визуального осмотра врач направляет пациента для проведения исследований. Это важно потому как похожими симптомами проявляется рак желудка и его метастазирование в пупок.
Для выявления заболевания назначают следующие диагностические исследования:
Первичные симптомы, указывающие на наличие такого недуга, как пупочная грыжа, должны быть подтверждены специалистом, после тщательного осмотра. Только хирург после визуального осмотра, корректной пальпации образования и опроса сможет установить первоначальный диагноз. Точный диагноз и состояние развития пупочной грыжи устанавливается только после получения диагностических снимков и результата необходимых анализов. Дальнейшее лечение зависит исключительно от степени развития патологии.
Основным и единственно надежным методом избавления от грыжи является оперативное вмешательство. Пациенты, которые желают безопасно избавиться от новообразования, должны доверять исключительно традиционной медицине. На сегодня не существует и не доказано никаких вариаций избавления от пупочной грыжи в народной медицине.
Современный хирургический кабинет, полностью оснащенный по последнему слову медицинской техники, опытные врачи-хирурги, работающие более 10-ти лет, первоклассное диагностическое оборудование и дневной стационар с заботливым мед. персоналом — вот что позволяет нашим пациентам излечиваться и чувствовать нашу заботу и поддержку.
На сегодняшний день существует несколько способов удаления образования:
Зачастую осуществляется и удаление пупка, а пациенты, страдающие ожирением, могут дополнительно избавиться от жирового фартука. В зависимости от наименования материалов, используемых в ходе операции, различают несколько видов герниопластики: натяжной, лапараскапию и ненатяжной тип операции.
Существует ряд пациентов, которые не могут подвергаться оперативному вмешательству. К ним относят беременных женщин, людей с онкопатологиями и с воспалительными процессами, протекающими в организме. В таких ситуациях хирург назначает неоперативное лечение в зависимости от возраста, клинического случая и стадии.
Для того чтобы не дорого устранить пупочную грыжу, следует однажды прибегнуть к операции, проводимой высококлассными специалистами, которые используют передовое оснащение и современные технологии, таким как в нашей клинике. Это позволит сократить затраты на рецидивах, а также избежать повторного хирургического вмешательства. Быть здоровыми легко, достаточно своевременно обращаться за помощью к профессионалам!
Консультацию можно получить по телефону: +7(495) 961-27-67
Причины возникновения пупочного образования
Главными причинами, не зависящими от условий и способа жизнедеятельности человека, провоцирующими проявление заболевания, считают:
Консультацию можно получить по телефону: +7(495) 961-27-67
Даже если пупочная грыжа не доставляет неприятных ощущений и беспокойства, в определенный момент она может проявить себя и причинить существенные неудобства.
Вам помогут наши врачи:
Консультацию можно получить по телефону: +7(495) 961-27-67
Пупочная грыжа (код по МКБ 10 — К42) может проявляться как у детей, так и у взрослых. В зависимости от возраста ее появления может использоваться различная лечебная тактика. Пупочной грыжей называется выпячивание в области пупка. Оно имеет следующие анатомические образования: Симптомы болезни Пупочная грыжа длительное время протекает бессимптомно. Первые клинические проявления появляются, когда грыжа ущемляется. На бессимптомной стадии о наличии пупочной грыжи говорят следующие признаки: Когда пупочная грыжа ущемляется, клиническая картина резко меняется. Она выглядит следующим образом: Это состояние угрожает жизни больного в виду развития острой кишечной непроходимости. Причины болезни Для образования пупочной грыжи необходимо сочетание предрасполагающих факторов с производящими. Предрасполагающими факторами в отношении пупочной грыжи являются: К производящим факторам относятся: Диагностика Поставить диагноз пупочной грыжи не сложно. Для этого необходимо провести тщательное объективное исследование. Все остальные диагностические мероприятия направлены на исключение возможных осложнений этого заболевания. Диагностический поиск при наличии пупочной грыжи включает в себя следующие исследования: Осложнения Отсутствие своевременного лечения пупочной грыжи способно привести к развитию грозных осложнений, таких как: Лечение болезни Основное место в лечении пупочной грыжи отводится оперативному вмешательству. Только у новорожденных детей и детей до года может быть выбрана активно-выжидательная тактика. Она заключается в следующем: Операция по устранению пупочной грыжи выполняется у взрослых, а также при неэффективности активно-выжидательной тактики у детей. Она состоит из следующих этапов: Как правило, операция выполняется под местным обезболиванием.
Пупочная грыжа – это вхождение внутренних органов человека в область пупочного кольца, которое проходит через физиологическое отверстие. Пупочная грыжа — размером от горошины до крупной сливы, — на ощупь похожа на воздушный шарик, и при надавливании легко “уходит” внутрь с характерным булькающим звуком. Наиболее часто грыжа встречается у недоношенных детей.
Методы диагностики пупочной грыжи основаны на клиническом осмотре у хирурга, а также рентгенографии желудка и двенадцатиперстной кишки, гастроскопии, герниографии (введение в брюшную полость специального контрастного вещества с целью исследования грыжи), УЗИ грыжевого выпячивания.
Пупочная грыжа опасна осложнениями, самым распространенным из которых является ущемление (внезапное сдавление грыжевого содержимого в грыжевых воротах). Такое состояние требует неотложного врачебного вмешательства.
Если не возникло ущемление, то до 5 лет пупочную грыжу не оперируют.
Подробнее о детской хирургии в клинике «ЮгМед»
Единственный метод лечения пупочной грыжи, позволяющий действительно избавиться от дефекта – операция на удаление пупочной грыжи. Никакие другие воздействия (в том числе народные методы) от грыжи не избавят. При наличии пупочной грыжи у взрослых лечение без операции не существует. Как правило, если процесс не отягощен осложнениями и нет риска их развития, проводится плановое хирургическое вмешательство. В случае возникновения ущемлений пупковой грыжи и других осложнений, требуется экстренная хирургическая помощь. Самый современный и безопасный хирургический метод удаления пупочной грыжи – обтурационная герниопластика. Обтурационная герниопластика или Per Fix Plug – это операция по удалению пупочной грыжи, направленная на вправление содержимого грыжевого мешка на место и закупоривание грыжевых ворот специальной сеткой. Это специальный имплант, своеобразная «заплатка», закрывающая отверстие и предотвращающая повторное развитие грыжи. Обтурационная сетка изготовлена из специального материала, который приживается очень быстро, врастая в ткани и не отторгаясь организмом, как чужеродный элемент. Кроме того, он не вызывает никаких аллергических реакций. Вероятность рецидива при таких операциях по удалению пупочной грыжи практически нулевая. Хирургическое вмешательство проводится через проколы, что дает несомненные преимущества – нет необходимости (при отсутствии больших разрезов), проводить общий наркоз, поэтому восстановление после операции происходит очень быстро, а реабилитация не требует много времени. Подобная операция требует четких медицинских показаний и в случае невозможности ее осуществления, пациенту проводятся другие виды хирургических вмешательств. Лапароскопическая хирургия является малотравматичным оперативным методом лечения пупочной грыжи у взрослых, поскольку также проводится через небольшие проколы. Благодаря специальному инструменту – лапароскопу с видеокамерой – все действия хирурга отображаются на мониторе, что позволяет все манипуляции проводить под визуальным контролем с высокой точностью. Реабилитационный период после лапароскопической операции требует около 10-15 дней и ношения специального поддерживающего бандажа. Но, в связи с минимальной травматичностью операции, вставать и двигаться можно уже на следующий день, что позволяет в короткие сроки вернуться домой после лечения пупочной грыжи и восстанавливаться в привычных условиях. Один из частых вопросов на приеме у врача по поводу лечения пупочной грыжи – можно ли обойтись без операции. К сожалению, несмотря на тот факт, что эта патология давно и успешно лечится, на данный момент методов лечения пупочной грыжи у взрослых без операции нет. Все существующие «в народе» методы лечения (медный пятак, камфорное масло, примочки и компрессы) никакого воздействия на пупковую грыжу не производят. Несмотря на многочисленные отзывы о волшебных снадобьях, позволяющих провести лечение пупочной грыжи у взрослых без операции, «вернуть» органы брюшной полости на место и закрыть грыжевые ворота они не в состоянии. Только оперативные методы, апробированные и используемые во всем мире, позволяют решить проблему пупочной грыжи. В ином случае, если бы существовала возможность обойтись без операции, ваш врач, в первую очередь, порекомендовал бы их, как консервативное средство. Если у взрослого есть пупочная грыжа, лечение без операции в домашних условиях и отсутствие своевременной операции может привести к осложнениям, которые потребуют экстренного хирургического вмешательства. Пупочная грыжа у взрослых и ее лечение без операции – это миф, нередко приводящий людей на операционный стол в самом запущенном состоянии. Пупочная грыжа относится к одной из наиболее распространенных патологий организма. Среди известных грыж живота это нарушение занимает третье место. Отклонение связано с нарушениями функций пупочного кольца. Это самое слабое и уязвимое место на передней стенке брюшной полости. В области пупочной впадины нет жира, оно не защищено мышечной тканью, поэтому для локализации и развития грыжи, это место является идеальным. Состояние характеризуется выпиранием внутренних органов через кольцо пупка. Выпадающие органы оказываются в грыжевом мешке, представляющем собой тонкую пленку из соединительных тканей. Сначала грыжевое выпячивание может быть незначительным, человеку достаточно слегка надавить на него и вправить на место. Это не больно и не опасно, но подобные действия помогают временно. Данная патология всегда заметна и бросается в глаза своей непривлекательностью. Патологические выпячивания во взрослом возрасте это не только эстетический дефект. У взрослых пупочная грыжа протекает гораздо сложнее, чем в детском возрасте. Прогрессирование заболевания влечет тяжелые осложнения. Самым главным и заметным симптомом, характеризующем пупочные грыжи, является расширение пупочного кольца и образование выпячивания. Опухолевидная грыжа состоит из кожи, жировой клетчатки и части органа. Чаще всего в грыжевом мешке оказывается толстая (тонкая) кишка и сальник. Выпячивание может быть разных форм и размеров. Иногда его не видно и можно только прощупать. Грыжа может появиться незаметно. Отмечены случаи, когда патологическое образование может развиться внезапно. Например при поднятии тяжести. Поначалу заболевание не доставляет больному проблем и беспокойства. Многие живут с грыжами, привыкают к их существованию и даже забывают о наличии болезни. Отсутствие выраженных симптомов пупочной грыжи не дает возможности определить наличие серьезной патологии. Многие из пациентов полагают, что выпячивание в области пупка является индивидуальной анатомической особенностью их организма. Между тем, врачи предупреждают о том, что безопасных грыж не существует. Даже при отсутствии симптомов со временем размеры пупочной грыжи начинают увеличиваться. Особенно рост заметен после тяжелой физической работы, чихании, продолжительного кашля, длительного пребывания человека в вертикальном положении или после переедания. Кожа под выпячиванием бывает настолько тонкой, что через нее можно увидеть петли кишечника. Даже в таком состоянии особого дискомфорта больной не испытывает. Лишь изредка у человека с подобным диагнозом появляются диспепсические расстройства: тошнота, отрыжка, частые запоры. При ущемлении грыжи клиническая картина меняется. Это очень опасное состояние, при котором требуется незамедлительное оказание медицинской помощи. Ущемленное грыжевое выпячивание становится болезненным. Боли очень сильные, у некоторых пациентов они способны вызывать шок. Грыжа напрягается, стремительно увеличивается в размерах и становится горячей. Появляются покраснения и припухлости в области пупочной впадины. Такую грыжу уже невозможно вправить самостоятельно. Живот сначала мягкий, но постепенно, с присоединением явлений непроходимости кишок, появляется сильное вздутие и напряженность мышц. Иногда это сопровождается икотой, рвотой и полной задержкой испражнений. За несколько часов состояние больного может измениться кардинально. Чаще всего пупочную грыжу обнаруживают у беременных и уже родивших женщин, людей, страдающих ожирением и тех, кто выполняет тяжелую работу и занимается спортом, не зная о слабости брюшной стенки. В списке факторов риска:серьезные хронические заболевания органов дыхания, сопровождающиеся продолжительным кашлем, частые запоры, проблемы с мочеиспусканием. Спровоцировать появление грыжи в области пупка могут различные травмы и анатомические отклонения в строении пупочного кольца. Причины пупочных грыж у взрослых: Состояние больного обычно ухудшается при увеличении размеров грыжи: Пупочная грыжа у взрослых относится к числу заболеваний, диагностика которых не вызывает проблем. Патология всегда визуально заметна, человек может самостоятельно ее увидеть и прощупать. При обнаружении отклонения требуется, как минимум, консультация врача. Визит к специалисту лучше не откладывать, от этого будет зависеть продолжительность и эффективность лечения. Диагностирование заболевания начинается с осмотра. Врач ощупывает живот больного и оценивает состояние пупочной зоны. Пациента могут попросить натужиться и покашлять. Беседа и выяснение характера симптомов обязательны. Врач может поинтересоваться, когда было обнаружено выпячивание, как оно себя проявляет и есть ли близкие родственники, у которых наблюдалась подобная патология. Изучив полученные сведения, врач делает предварительный диагноз. Для его подтверждения могут понадобиться дополнительные исследования: Устраниться самопроизвольно пупочная грыжа может только у детей до 4-5 лет. У взрослых это дефект удаляют, так как пупочное кольцо не способно возвращаться к прежним формам. Операции по устранению пупочных грыж называют герниопластикой. Выбор вида операции зависит от размеров и анатомических особенностей грыжевого образования, состояния передней стенки брюшной полости, общего состояния больного и наличия сопутствующих заболеваний. Перед любой операцией пациент проходит тщательное обследование. В современной герниологии накоплен огромный опыт избавления больных от пупочных грыж, независимо от их размера. Гигантские, рецидивные, сложные грыжи благополучно удаляются с помощью самых разных методик. Во всех случаях при назначении операции выбор способа удаления патологии определяется индивидуально. Цель — удалить грыжевое образование и исключить рецидивы при наименьшем вмешательстве в организм. Если ущемление отсутствует, операцию проводят в плановом порядке. Она не требует специальной подготовки и достаточно легко переносится пациентом. На первичной консультации по поводу пупочной грыжи врач осматривает больного, назначает предоперационное обследование и дату госпитализации. Натяжная герниопластика. При натяжной операции для укрепления кольца пупка используются собственные ткани. Их натягивают, это делается для закрытия обнаруженного дефекта. Для доступа к грыжевому мешку специалист делает разрез. Если мешок маленького размера, его устраняют погружением в живот. Если грыжа большая, ее удаляют. После этого пупочное кольцо укрепляют соседними тканями и прошивают. Одним из недостатков данного хирургического метода является высокая вероятность рецидивов, у 10% пациентов появляется повторная грыжа. Ненатяжнаягерниопластика. В случаях, когда проводят ненатяжнуюгерниопластику, область пупочного кольца укрепляется специальными сетками, имплантами. В процессе операции также обязателен разрез. В Кинике на Комарова широко применяются лапароскопические операции. Это самый безопасный способ устранения патологии, который хирурги используют уже более 20 лет. Среди главных достоинств данного вида герниопластики является отсутствие рубцов после операции, минимальный травматизм, низкая вероятность развития осложнений. Герниопластику проводят через прокол в животе, без разрезов. Для укрепления пупочного кольца хирург использует сетчатый имплантат. После лапароскопической операции период реабилитация значительно сокращается. При ущемлении грыжи возникает угроза жизни. В грыжевой мешок, куда попадают органы, кровь почти не попадает. Органы отмирают, начинается отравление организма токсичными веществами. Эти процессы происходят очень быстро, счет идет на часы, поэтому в критических случаях операция проводится в экстренном порядке. Во время оперативного вмешательства грыжевой мешок вскрывается. Врач осматривает находящийся внутри орган. Реабилитация организма после операции проходит под контролем врача в медицинском учреждении. Если осложнений не возникает, больного могут выписать через 2-3 дня. Независимо от того, где пациент находится, ему прописывают постельный режим и ношение бандажа. Обязательным пунктом реабилитационных мероприятий является коррекция питания. Даже после несложной операции необходимо помнить о перенесенном вмешательстве в организм и нарушении целостности кожных покровов. Организму необходимо восстановиться, ему нужно помочь справиться со стрессовым состоянием. Это предполагает спокойный режим, исключение любых физических нагрузок и легкое, сбалансированное питание. В первые дни разрешается употреблять только жидкую пищу. Новые продукты и блюда должны вводиться в меню постепенно, так как желудок должен привыкать к нормальной пище. В период реабилитации недопустимы запоры и любые другие проблемы с кишечником. Из рациона полностью исключаются все острые, соленые, жирные и копченые продукты. Пища должна быть здоровой и натуральной. Чтобы облегчить работу и состояние организма, желательно питаться маленькими порциями и не реже пяти раз в день. Лучше всего употреблять в пищу легкие супы и каши. Со временем разрешается дополнять рацион морепродуктами, фруктами, нежирными молочными продуктами, пищу, богатую белками (мясо, грибы, яйца, рыба). Из напитков предпочтительней кисели и овощные соки. Послеоперационное восстановление предполагает не только следование диете, но и изменение образа жизни. Пациентам рекомендуется отказаться от вредных привычек. Это касается не только сигарет и спиртного. Желательно исключить из рациона фастфуд, кофе и газированные напитки. К физической активности можно буде вернуться примерно через месяц. Сколько понадобиться времени на восстановление, зависит от соблюдения врачебных рекомендаций и ответственности самого больного. Записаться на прием к врачу хирургу Клиники на Комарова можно по телефонам: +7 (423) 240 2727. Пупочные грыжи не всегда очевидны, и, возможно, вы уже давно с ними живете. Однако пупочные грыжи могут угрожать вашему здоровью в случае возникновения осложнений. Если вы заметили выпуклость на пупке при кашле, сгибании или поднятии предметов, возможно, у вас пупочная грыжа. Пупочная грыжа — это тип грыжи, при которой внутрибрюшное содержимое (обычно жир, но иногда кишечник) выступает через дефект в мышцах живота, где когда-то проходила пуповина.Пупочные грыжи чаще всего встречаются у младенцев, но могут быть обнаружены и у взрослых. У взрослых пупочные грыжи чаще всего встречаются у пациентов с избыточным весом или у рожавших женщин. Пупочная грыжа имеет ряд симптомов: Существует два основных типа лечения пупочных грыж: хирургическое лечение и безоперационное лечение. Выбор правильного лечения во многом зависит от вашего возраста и степени тяжести пупочной грыжи. Ваш хирург может порекомендовать лучшее лечение, соответствующее вашим потребностям. Хирургическое лечение или хирургическое вмешательство — наиболее распространенный способ лечения пупочных грыж.Используются два основных типа лечения: Открытая герниопластика — Открытая пластика пупочной грыжи является наиболее распространенным хирургическим методом лечения пупочной грыжи. Лапароскопическая пластика грыжи — При лапароскопической пластике пупочной грыжи рядом с местом грыжи делается серия небольших разрезов.Затем вставляется крошечная камера, называемая лапароскопом, чтобы помочь хирургу увидеть вашу грыжу. Ваш хирург восстановит вашу грыжу, используя сетку или зашив мышечный слой, чтобы кишечник не попал в мышечную ткань. Безоперационное лечение пупочных грыж наиболее распространено у детей. Многие пупочные грыжи у более молодых пациентов проходят самостоятельно в течение первых 2 лет жизни. В этих случаях грыжа будет тщательно контролироваться, если не потребуется хирургическое вмешательство.Безоперационное лечение взрослым обычно не рекомендуется из-за высокого риска серьезных осложнений. Если вы испытываете какие-либо симптомы, описанные в этой статье, мы рекомендуем вам сразу же обратиться к врачу. Если вы находитесь в Пуйаллапе, штат Вашингтон, наша команда будет рада встретиться с вами.Если вы находитесь за пределами этого района, мы рекомендуем вам обратиться к своему врачу и получить направление к хирургу-грышику в вашем районе. Примечание. Если вы испытываете указанные симптомы, а также значительную боль, рвоту, отек или изменение цвета в области грыжи, немедленно обратитесь за медицинской помощью. Возможно, вы захотите повлиять на это решение или просто захотите следовать рекомендациям своего врача.В любом случае эта информация поможет вам понять, какой у вас выбор, и вы сможете обсудить их со своим врачом. Часто задаваемые вопросы Пупочная грыжа — это выпуклость возле пупка. Грыжа представляет собой мешок, в котором может находиться кишечник, жир или жидкость. Эти ткани могут выпирать через отверстие или слабое место в мышцах живота. Возможно, у вас было это слабое место с момента вашего рождения, когда мышцы и другие ткани вокруг пуповины не смыкались должным образом. У взрослых пупочные грыжи чаще встречаются у женщин, которые были беременны несколько раз, у людей с избыточным весом и у людей, перенесших операцию на животе. Восстановление грыжи может уменьшить боль и дискомфорт, а также избавить от выпуклости. Сама по себе грыжа не заживает. Ваш врач может порекомендовать операцию, если: Ваш врач сразу же порекомендует операцию, если: Во время операции врач делает небольшой надрез или разрез чуть ниже пупка. Любая ткань, которая выступает в грыжевом мешке, выталкивается обратно внутрь живота. Восстанавливаются мышцы и ткани вокруг пупка, а разрез закрывается швами. Обычно остается только небольшой шрам, но если грыжа очень большая, пупок может выглядеть ненормально.В большинстве случаев это может исправить хирург. Эта операция имеет небольшой риск. Для лечения грыжи можно использовать синтетический пластырь или сетку. При лечении грыж у взрослых широко распространены пластыри. Пластырь может укрепить брюшную стенку, уменьшить дискомфорт после операции и снизить вероятность того, что пластику грыжи придется делать снова. Существует два типа операций по пластике грыжи: После операции по поводу открытой грыжи может пройти до 4 недель, прежде чем вы сможете начать нормальную физическую активность. Если вам сделали лапароскопическую операцию, вы можете выздороветь раньше. Вы и ваш врач можете отложить операцию, если: Также может быть хорошей идеей отложить операцию, если: Проконсультируйтесь с врачом перед тем, как надеть корсет или ферму для лечения грыжи. Эти устройства не рекомендуются для лечения грыж и иногда могут принести больше вреда, чем пользы. Могут быть определенные случаи, когда ваш врач считает, что ферма подойдет, но это редко. Ваша грыжа может ухудшиться, а может и нет. Со временем грыжи, как правило, становятся больше, поскольку мышечная стенка живота ослабевает и через нее протекает больше тканей. Но некоторые небольшие безболезненные грыжи никогда не нуждаются в лечении. Сравните Вариант 1Процедура сейчасПодождите, увидите Сравните Вариант 2Процедура сейчасПодождите, увидите Что обычно задействовано? Какие преимущества? Каковы риски и побочные эффекты? Я беременна, и у меня небольшая грыжа, которая не болит. Я поговорил об этом со своим врачом, и она сказала, что я могу сделать операцию, если у меня будет эпидуральная анестезия, а не общая. Но она сказала, что лучше подождать, пока у меня не закончатся дети. Есть риск получить еще одну грыжу, когда я снова забеременею.Так что пока моя грыжа не ухудшится, я буду ждать. У меня грыжа уже несколько лет. Мой врач сказал, что это могло произойти из-за того, что я сильно похудела и у меня ослабли мышцы живота. Я начал тренироваться, чтобы стать сильнее, и чувствую себя прекрасно. Меня грыжа никогда особо не беспокоила, за исключением того, как она выглядит. Так что я не думаю, что сейчас стоит делать операцию. У меня несколько лет была небольшая пупочная грыжа, но я почти не обращал на нее внимания. Я не очень сторонник того, чтобы позволить людям резать свое тело, поэтому я хотел любой ценой избежать операции. Я медсестра, и иногда мне приходится поднимать пациентов и другие тяжелые предметы. Однажды, помогая пациенту пересаживаться в инвалидное кресло, я почувствовал что-то странное в животе. Позже я заметил выпуклость на пупке. Мой врач сказал, что это могло произойти, потому что за последнее время я довольно сильно прибавил в весе. Я решил пойти дальше и исправить это, поскольку это довольно болезненно и может быть проблемой для моей работы. Ваши личные ощущения так же важны, как и медицинские факты. Подумайте о том, что для вас важнее всего в этом решении, и покажите, что вы думаете по поводу следующих утверждений. Причины для немедленной операции Причины подождать Моя грыжа мешает мне заниматься повседневными делами или возвращаться на работу. Моя грыжа меня совсем не беспокоит. Важнее Не менее важно Важнее Я хочу, чтобы грыжа была вылечена, а моя страховка или компенсация рабочего помогут покрыть расходы. Я беспокоюсь, что смогу позволить себе операцию. Важнее Не менее важно Важнее Я поеду в район, где медицинская помощь может быть недоступна, поэтому я хочу позаботиться об этом сейчас. Я не планирую посещать места, где может быть недоступна медицинская помощь. Важнее Не менее важно Важнее В настоящее время мне было бы удобно сделать операцию. Сейчас не самое подходящее время для операции. Важнее Не менее важно Важнее Другие мои важные причины: Другие мои важные причины: Более важные Не менее важные Более важные Теперь, когда вы обдумали факты и свои чувства, у вас может быть общее представление о том, на каком основании вы стоите в этом решении. Операция сейчас Ожидание операции Наклоняется к Не определился Наклоняется к 1.
Насколько вы сейчас уверены в своем решении? Совершенно не уверен Скорее уверен Совершенно уверен Используйте следующее пространство, чтобы перечислить вопросы, проблемы и следующие шаги. Вот запись ваших ответов. Вы можете использовать его, чтобы обсудить свое решение со своим врачом или близкими. Кредиты Вы можете иметь право голоса в этом решении или просто следовать рекомендациям врача.В любом случае эта информация поможет вам понять, какой у вас выбор, и вы сможете обсудить их со своим врачом. Вот запись ваших ответов. Вы можете использовать его, чтобы обсудить свое решение со своим врачом или близкими. Часто задаваемые вопросы Пупочная грыжа — это выпуклость возле пупка или пупка. Грыжа представляет собой мешок, в котором может находиться кишечник, жир или жидкость. Эти ткани могут выпирать через отверстие или слабое место в мышцах живота. Возможно, у вас было это слабое место с момента вашего рождения, когда мышцы и другие ткани вокруг пуповины не смыкались должным образом. У взрослых пупочные грыжи чаще встречаются у женщин, которые были беременны несколько раз, у людей с избыточным весом и у людей, перенесших операцию на животе. Восстановление грыжи может облегчить боль и дискомфорт, а также избавить от выпуклости. Сама по себе грыжа не заживает. Ваш врач может порекомендовать операцию, если: Ваш врач сразу же порекомендует операцию, если: Во время операции врач делает небольшой разрез или разрез чуть ниже пупка. Любая ткань, которая выступает в грыжевом мешке, выталкивается обратно внутрь живота. Восстанавливаются мышцы и ткани вокруг пупка, а разрез закрывается швами. Обычно остается только небольшой шрам, но если грыжа очень большая, пупок может выглядеть ненормально.В большинстве случаев это может исправить хирург. Эта операция имеет небольшой риск. Для лечения грыжи можно использовать синтетический пластырь или сетку. При лечении грыж у взрослых широко распространены пластыри. Пластырь может укрепить брюшную стенку, уменьшить дискомфорт после операции и снизить вероятность того, что пластику грыжи придется делать снова. Существует два типа операций по пластике грыжи: После операции по поводу открытой грыжи может пройти до 4 недель, прежде чем вы сможете начать нормальную физическую активность. Если вам сделали лапароскопическую операцию, вы можете выздороветь раньше. Вы и ваш врач можете отложить операцию, если: Также может быть хорошей идеей отложить операцию, если: Проконсультируйтесь с врачом перед тем, как надеть корсет или ферму для лечения грыжи. Эти устройства не рекомендуются для лечения грыж и иногда могут принести больше вреда, чем пользы. Могут быть определенные случаи, когда ваш врач считает, что ферма подойдет, но это редко. Ваша грыжа может ухудшиться, а может и нет. Со временем грыжи, как правило, становятся больше, поскольку мышечная стенка живота ослабевает и через нее протекает больше тканей. Но некоторые небольшие безболезненные грыжи никогда не нуждаются в лечении. Эти истории основаны на информации, полученной от медицинских работников и потребителей. Они могут быть полезны при принятии важных решений, связанных со здоровьем. «Я беременна, и у меня небольшая грыжа, которая не болит. Я поговорила об этом со своим врачом, и она сказала, что мне можно сделать операцию, если у меня будет эпидуральная анестезия, а не общая.Но она сказала, что лучше подождать, пока у меня не закончатся дети. Есть риск получить еще одну грыжу, когда я снова забеременею. Так что, пока моя грыжа не станет хуже, я буду ждать. « » У меня грыжа уже несколько лет. Мой врач сказал, что это могло произойти из-за того, что я сильно похудела и у меня ослабли мышцы живота. » У меня несколько лет была небольшая пупочная грыжа, но я почти не обращал на нее внимания. Я не очень сторонник того, чтобы позволить людям резать свое тело, поэтому я хотел любой ценой избежать операции. Но теперь грыжа действительно начинает меня беспокоить, она стала больше и выглядит странно. Так что у меня назначена встреча, чтобы поговорить с моим врачом об операции. « » Я медсестра, и иногда мне приходится поднимать пациентов и другие тяжелые предметы. Однажды, помогая пациенту пересаживаться в инвалидное кресло, я почувствовал что-то странное в животе.Позже я заметил выпуклость на пупке. Мой врач сказал, что это могло произойти, потому что за последнее время я довольно сильно прибавил в весе. Я решил пойти дальше и исправить это, поскольку это довольно болезненно и может быть проблемой для моей работы ». Ваши личные ощущения так же важны, как и медицинские факты . Подумайте о том, что для вас важнее всего в этом решении, и покажите, что вы думаете по поводу следующих утверждений. Причины для немедленной операции Причины для ожидания Моя грыжа мешает мне заниматься повседневными делами или вернуться на работу . Моя грыжа меня совсем не беспокоит. Важнее Не менее важно Важнее Я хочу, чтобы грыжа была вылечена, а моя страховка или компенсация рабочего помогут покрыть расходы. Я беспокоюсь, что смогу позволить себе операцию. Важнее Не менее важно Важнее Я поеду в район, где медицинская помощь может быть недоступна, поэтому я хочу позаботиться об этом сейчас. Я не планирую посещать места, где может быть недоступна медицинская помощь. Важнее Не менее важно Важнее В настоящее время мне было бы удобно сделать операцию. Сейчас не самое подходящее время для операции. Важнее Не менее важно Важнее Другие мои важные причины: Другие важные причины: Более важные Не менее важные Более важные Теперь, когда вы обдумали факты и свои чувства, у вас может быть общее представление о том, на каком основании вы стоите в этом решении. Покажите, в какую сторону вы сейчас наклоняетесь. Операция сейчас Ожидает операции Наклоняется к Не определился Наклоняется к 1.
Одна из причин, по которой мне сделали операцию по поводу пупочной грыжи, — это предотвратить редкую, но серьезную проблему, называемую удушением. Вы правы. Многие врачи рекомендуют операцию, потому что она предотвращает удушение, которое происходит, когда кусок ткани попадает внутрь грыжи и оказывается отрезанным от ее кровоснабжения. 2.
Мне нужна операция, хотя грыжа у меня небольшая и меня не беспокоит. Вы правы. Если ваша грыжа небольшого размера и симптомы вас не беспокоят, операцию можно отложить. Некоторым людям операция не требуется. 3.
Я могу дождаться, когда моя грыжа пройдет сама по себе. Вы правы. Сама по себе пупочная грыжа не проходит. Только операция может исправить это. 1.
Вы понимаете доступные вам варианты? 2.
Вы понимаете, какие преимущества и побочные эффекты наиболее важны для вас? 3.
Достаточно ли у вас поддержки и советов от окружающих, чтобы сделать выбор? 1.
Насколько вы сейчас уверены в своем решении? Совершенно не уверен Скорее уверен Совершенно уверен 2.Проверьте, что вам нужно сделать, прежде чем принять это решение. Кредиты По состоянию на: 11 августа 2019 г. Автор:
Здоровый персонал Медицинский обзор: E. Грегори Томпсон, врач внутренних болезней и Адам Хусни, доктор медицины, семейная медицина и Кэтлин Ромито, доктор медицины, семейная медицина, Кеннет Барк, доктор медицины, общая хирургия, хирургия толстой и прямой кишки Грыжа возникает, когда орган выступает через стенку мышцы, которая его окружает.Существует несколько различных типов грыж, которые могут возникать в брюшной полости и прилегающих областях. К ним относятся пупочные грыжи, эпигастральные грыжи, послеоперационные грыжи и другие. Для получения дополнительной информации об этих конкретных типах грыж, включая симптомы и методы лечения, см. Ниже. Эпигастральная грыжа возникает, когда через ослабленный участок брюшной стенки проходит немного жира. У некоторых пациентов одновременно развивается более одной эпигастральной грыжи. Эти грыжи обычно не вызывают симптомов, но могут возникнуть боли в верхней части живота. Лечение эпигастральных грыж обычно включает хирургическое вмешательство, но ваш врач подробно обсудит с вами все возможные варианты. Грыжа, возникшая в области предыдущей операции, известна как послеоперационная грыжа.Эти грыжи могут возникать, когда брюшная стенка ослаблена хирургическим вмешательством или когда хирургический разрез инфицирован, что еще больше ослабляет эту область. Послеоперационные грыжи встречаются относительно часто, потому что хирургические разрезы ослабляют область живота. Эта слабость облегчает выпячивание части кишечника или другой ткани. Послеоперационные грыжи могут развиваться вскоре после операции или медленно, в течение месяцев или даже лет. Послеоперационные грыжи не заживают сами по себе. Поговорите со своим врачом, чтобы получить более подробную информацию о вариантах лечения. Спигелиевые грыжи встречаются по всей спигелевой фасции. В отличие от других типов грыж, которые развиваются непосредственно под слоями жира, спигелиевые грыжи возникают посреди мышц живота. Это означает, что спигелиевые грыжи могут быть не сразу видны в виде выпуклости или уплотнения.Они могут оставаться незамеченными в течение более длительного периода времени. Поскольку спигелиевые грыжи, как правило, небольшие, риск развития ущемленной грыжи выше. Спигелиевые грыжи возникают реже, чем другие типы грыж. Пупочная грыжа возникает, когда слабое место в животе позволяет небольшому количеству жира, жидкости или кишечника протолкнуться, создавая уплотнение или выпуклость возле пупка. Пупочные грыжи часто возникают у младенцев.В большинстве случаев эти грыжи заживают сами по себе. Однако иногда может потребоваться хирургическое вмешательство. Пупочные грыжи встречаются и у взрослых, особенно у тех, у кого проблемы со здоровьем, вызывающие повышенное давление в животе. Эти проблемы могут включать ожирение, беременность, хронический кашель или запор, а также затрудненное мочеиспускание. Пупочные грыжи, поскольку они имеют тенденцию к увеличению со временем, требуют лечения. Лечение обычно включает хирургическое вмешательство, но ваш врач подробно обсудит с вами все возможные варианты.Без лечения вы рискуете заболеть ущемленной грыжей, а это означает, что кровоснабжение тканей прекращено. Удушение опасно для жизни и требует неотложной операции. Грыжи брюшной стенки обычно видны: они выглядят как шишка или выпуклость под кожей. Эти грыжи обычно не вызывают никаких других симптомов, за исключением легкой боли или дискомфорта, обычно когда вы напрягаетесь (например, поднимаете что-то тяжелое). Однако при ущемлении грыжи могут возникнуть более серьезные симптомы, такие как сильная боль, тошнота, рвота и / или покраснение в области грыжи. Немедленно обратитесь к врачу, если вы начнете испытывать эти симптомы. Удушенная грыжа опасна для жизни. Грыжи брюшной стенки могут возникать у людей любого возраста, включая младенцев. Однако риск развития грыжи увеличивается с возрастом. Большинство грыж брюшной стенки возникает из-за слабого места в брюшной стенке.Ряд различных факторов может способствовать развитию этой слабости. Эти факторы включают: В большинстве случаев ваш врач сможет определить, действительно ли вы страдаете грыжей, просто посмотрев и осторожно пальпировав пораженный участок. Если по какой-либо причине диагноз не сразу становится очевидным, ваш врач может назначить визуализационное обследование, например УЗИ брюшной полости, компьютерную томографию или МРТ. Эти визуализационные тесты могут помочь показать отверстие в мышечной стенке вместе с тканью, выступающей из нее. Грыжи брюшной стенки, не имеющие сопутствующих симптомов, могут вообще не нуждаться в лечении. Ваш врач обсудит с вами возможные варианты, которые могут включать операцию или бдительное ожидание. Однако более крупные грыжи или грыжи, вызывающие боль, могут потребовать хирургического вмешательства для облегчения боли, а также для предотвращения осложнений. Существует два типа хирургического лечения грыж: открытая и малоинвазивная хирургия. Тип выбранной операции будет зависеть от степени тяжести и типа грыжи, которую вы развили, ожидаемого времени восстановления, вашего прошлого медицинского и хирургического анамнеза, а также опыта вашего хирурга. Открытая операция: Во время этой процедуры хирург сделает небольшой разрез в паху, а затем протолкнет выступающую ткань обратно в брюшную полость.Затем ваш хирург зашит ослабленный участок. В некоторых случаях ваш хирург будет использовать сетку, чтобы укрепить ослабленный участок. Открытое хирургическое вмешательство может быть выполнено либо под общим наркозом, либо под седацией, либо под местной анестезией. После операции может пройти несколько недель, прежде чем вы сможете полностью вернуться к своей обычной деятельности. Тем не менее, для более здорового выздоровления по-прежнему важно, чтобы вы снова начали двигаться как можно скорее. Минимально инвазивная хирургия: Минимально инвазивная хирургия обычно проводится под общей анестезией. Во время этой процедуры ваш хирург сделает несколько небольших разрезов в брюшной полости. Затем ваш хирург надует вам живот с помощью специального газа, чтобы ваши внутренние органы были лучше видны. Затем хирург вставит небольшую узкую трубку в один из разрезов брюшной полости. На конце этой трубки находится крошечная камера или лапароскоп. Эта камера служит своего рода ориентиром для вашего хирурга, который затем может вводить хирургические инструменты через другие разрезы в брюшной полости.Ваш хирург восстановит грыжу с помощью сетки. Пациенты, которые являются кандидатами на малоинвазивную операцию, могут испытывать меньше рубцов и дискомфорта после операции, чем пациенты, перенесшие открытую операцию. Пациенты также могут быстрее вернуться к своей обычной деятельности. Ваши врачи подробно обсудят с вами все варианты лечения и порекомендуют курс действий, наиболее соответствующий вашим индивидуальным потребностям. Чтобы обсудить возможную операцию по поводу грыжи, позвоните в информационный центр хирургии по телефону (734) 936-5738. Пупочные грыжи — довольно частое заболевание, возникающее при наличии слабой области в мышечной стенке, которая позволяет кишечнику протолкнуться. Пупочная грыжа — это выпячивание, возникающее, когда часть кишечника проталкивается через слабое место в мышечной стенке брюшной полости на уровне пупка или рядом с ним. Заболевание чаще всего встречается у младенцев и часто проходит без лечения в течение первого или двух лет жизни.У взрослых могут быть пупочные грыжи, но в зрелом возрасте они встречаются гораздо реже. Пупочные грыжи у младенцев могут развиться, если мышцы вокруг пуповины не смыкаются полностью после рождения. Эта слабость позволяет кишечнику или жировой ткани проталкиваться через стену в младенчестве, детстве или во взрослом возрасте. Действия, повышающие давление в животе, повышают вероятность образования грыжи. Следующие факторы повышают риск развития пупочной грыжи: Наиболее частый симптом пупочной грыжи — это мягкая выпуклость, которая ощущается или видна в области пупка или пупка. У младенцев опухоль может не проявляться до тех пор, пока ребенок не заплачет, не смеется, не кашляет или не напрягается, проталкивая кишечник через отверстие в брюшной стенке. Симптомы, указывающие на пупочную грыжу, могут потребовать неотложной медицинской помощи, включают следующее: Большинство пупочных грыж безвредны, но могут возникнуть осложнения.Когда выступ зацепляется, становится невозможно вдавить выпуклость обратно в брюшную стенку. Пупочные грыжи, находящиеся в ловушке или заключении, могут страдать от нарушения кровоснабжения, вызывая гибель тканей или серьезную инфекцию. Это неотложная медицинская помощь. Большинство пупочных грыж диагностируется при физикальном обследовании. У детей младшего возраста пупочные грыжи могут разрешиться спонтанно без лечения.Детские грыжи размером более полдюйма, те, которые продолжают расти, становятся лишенными свободы или все еще присутствуют в возрасте 4 лет, следует лечить хирургическим путем. Большинство пупочных грыж у взрослых требуют хирургического вмешательства для предотвращения развития осложнений. Пластика пупочной грыжи заключается в том, чтобы вернуть грыжу обратно в брюшную полость и закрыть отверстие в брюшной стенке. Хирургическая сетка может использоваться для дальнейшего укрепления ослабленной области, чтобы предотвратить повторное рождение в будущем. Грыжа возникает в месте слабости брюшной стенки (живота). Содержимое брюшной полости (жир и кишечник) выбухает из-за дефекта или слабости, образуя уплотнение. Пупочная и околопупочная грыжи образуются, когда эта слабость проходит через пупок (пупок) или непосредственно прилегает к нему. Это один из видов вентральной грыжи. Настоящая пупочная грыжа поражает новорожденных и проявляется в виде выпуклости на пупке, которая обычно заметна во время плача. Они обычны и часто закрываются самопроизвольно по мере роста ребенка, причем подавляющее большинство из них выздоравливает к 3 годам. Как правило, они не опасны и часто подлежат ремонту только в том случае, если они сохраняются в возрасте от 3 до 4 лет. Операция проводится детским хирургом-специалистом, а не Дензилом Мэем. Если вам нужна дополнительная информация, обратитесь к своему терапевту.Они не будут рассматриваться далее на этой информационной странице. Парапупочная грыжа — это грыжа «пупка», поражающая взрослых. Они очень распространены и возникают из-за естественной слабости брюшной стенки в области пупка. Большинство людей заметят выпуклость или боль в области пупка. Это часто усугубляется поднятием тяжестей и напряжением. Боль может варьироваться от тупого ноющего до острой сильной боли. Боль и дискомфорт могут ограничивать активность человека, что может привести к отгулу от работы. Со временем парапупочная грыжа, как правило, увеличивается в размерах и становится более неудобной. В большинстве случаев диагноз грыжи ставится на основании результатов клинического обследования, и никаких дополнительных анализов не требуется.В редких случаях требуется ультразвуковое исследование или компьютерная томография брюшной полости для подтверждения диагноза и помощи в планировании операции. Осложнения могут возникнуть при околопупочной грыже. Грыжа в ущемленном состоянии означает, что грыжа больше не может быть исправлена, другими словами, грыжа не может быть втолкнута внутрь. Когда это происходит, вероятность более серьезных осложнений возрастает. Удушение — это термин, обозначающий, когда содержимое грыжи плотно «захватывается» внутри грыжи, и оно теряет кровоснабжение.Удушенная грыжа — потенциально серьезное и опасное для жизни осложнение. Иногда кишечник может застрять в грыже, что может привести к непроходимости кишечника — еще одному потенциально опасному для жизни осложнению. Если у вас очень болезненная грыжа, которая либо «застряла», либо красная или болезненная, как можно скорее обратитесь за медицинской помощью. Парапупочная грыжа не заживает сама по себе. Единственный способ избавиться от грыжи — хирургическое вмешательство.Это обычная дневная операция, которую г-н Мэй проводит в больнице Герцогства Труро. Целью операции является уменьшение таких симптомов, как дискомфорт или выпуклость, а также снижение риска возможных осложнений грыжи, таких как непроходимость кишечника или удушение. Чем больше грыжа, тем больше вероятность их возникновения. Однако опасные для жизни осложнения по-прежнему встречаются редко. «Открытый» подход предполагает изогнутый разрез под пупком.Размер разреза зависит от таких факторов, как размер грыжи и количество жира на брюшной стенке, но для небольших грыж разрез иногда составляет всего 2-3 см в длину. Выявлен грыжевой дефект брюшной стенки, содержимое уменьшено (возвращается в брюшную полость). Иногда иссекают содержимое грыжи. Затем грыжа будет устранена путем размещения пластиковой сетки (часто полипропиленовой) под мышечным слоем, что называется «пластика субпластики», или путем закрытия дефекта швами.Сетка, хотя и находится внутри мышечного слоя, остается вне перитонеальной (брюшной) полости. «Лапароскопический» подход или доступ через замочную скважину включает в себя введение в брюшную полость с 3 надрезами сбоку на животе. Один предназначен для камеры, а два других — для хирургических инструментов. С помощью инструментов с замочной скважиной очищается ткань под грыжевым мешком вокруг грыжи. Специальная сетка накладывается на грыжевой дефект с хорошим перекрытием со всех сторон и затем прикрепляется к брюшной стенке скобами или швами.Сетка сконструирована таким образом, что она не прилипает к кишечнику, но при этом она будет находиться внутри брюшной полости. Пластика парапупочной грыжи обычно проводится в дневном стационаре. Открытый ремонт может проводиться под местной или общей анестезией. Однако лапароскопическое вмешательство может быть выполнено только под общим наркозом. Ваш хирург-специалист г-н Дензил Мэй обсудит с вами риски и преимущества различных хирургических вариантов. Если парапупочная грыжа очень маленькая и бессимптомная, ее можно оставить в покое.Операция сопряжена с небольшими рисками, и цель операции — уменьшить симптомы дискомфорта или некрасивой выпуклости. Симптоматическая парапупочная грыжа обычно предлагается для лечения с целью облегчения симптомов и улучшения качества жизни. Открытое или закрытое лечение околопупочной грыжи? Открытая пластика околопупочной грыжи успешно применяется уже много лет. Обычно он предлагается как при очень маленьких (небольшой аккуратный разрез), так и при очень больших грыжах (слишком больших для ремонта замочной скважины). Медицинские испытания, сравнивающие каждое, показали очень небольшую разницу в результатах. Риски и преимущества каждого подхода будут обсуждаться с вами в амбулаторной клинике Герцогского госпиталя. В целом пластика парапупочной грыжи очень безопасна с низким риском осложнений. После операции большинство пациентов будут испытывать некоторый дискомфорт и небольшую припухлость в месте операции.Для этого пациентам будут назначены обезболивающие, и это обычно необходимо только в первые несколько дней после операции. Также могут быть синяки, которые продлятся несколько дней. Существует небольшой риск того, что пациенты не смогут мочиться после операции, если это произойдет, обычно требуется временный катетер. Осложнения операции включают: При раневой инфекции рубцы становятся горячими, красными, опухшими и болезненными.Иногда из раны появляются выделения. Некоторые раневые инфекции требуют короткого курса антибиотиков, реже требуется дополнительная операция. Инфекция раны чаще возникает при открытом заживлении, чем при заживлении замочной скважины. Инфекция сетки встречается редко. Однако, когда сетка инфицирована, ее труднее лечить. Часто для этого требуется длительный курс антибиотиков, иногда внутривенно. Незначительные синяки часто возникают после операции по поводу грыжи. Значительное кровотечение бывает очень редко. Любое кровотечение контролируется во время операции, но после этого есть небольшая вероятность кровотечения. Это может привести к гематоме, связанной либо с раной, либо внутри живота. Если это происходит, болезнь постепенно проходит в течение нескольких недель. Возможно, хотя и крайне маловероятно, что потребуется переливание крови.Иногда требуется дальнейшая операция. При работе с кишечником существует небольшая вероятность его повреждения. При открытой хирургии парапупочной грыжи это может произойти редко, но чаще встречается при лапароскопической хирургии. Однако это все еще редкость. Распознанные травмы будут устранены во время операции. Серома — это скопление жидкости на том месте, где раньше была грыжа.Это чаще встречается после ремонта замочной скважины, так как грыжевой мешок обычно оставляют на месте. Серому можно спутать с рецидивом грыжи, но со временем она постепенно рассосется. В очень редких случаях требуется аспирация серомы с помощью иглы. Не существует метода пластики грыжи, который дает стопроцентную гарантию того, что она не повторится. Парапупочные грыжи рецидивируют примерно 2-3% в год. В случае повторения часто требуется повторная операция. Современные анестетики очень безопасны. Большинство людей не страдают. В редких случаях у некоторых пациентов развивается реакция на анестетик или сгусток крови в ноге (тромбоз глубоких вен), который может попасть в легкие (тромбоэмболия легочной артерии). Пациентам с риском этого выдают компрессионные чулки (TEDS). После выписки из больницы область вокруг грыжи может болеть в течение первых нескольких дней.Вам дадут обезболивающее, принимайте его в соответствии с предписаниями. Рана обычно закрывается рассасывающимися швами, которые не нужно удалять. Вы можете принять душ и ванну через 24 часа. При выписке будут предоставлены запасные повязки и инструкции. Ограничений по диете после операции нет. Однако рекомендуется в течение первых 3-5 дней есть относительно легкую и мягкую пищу и избегать газированных напитков. После операции лучше всего ходить и осторожно мобилизоваться, постепенно возвращаясь к нормальной активности, если вы чувствуете себя способным и позволяете боль.Вам следует избегать подъема тяжестей в течение первых 4-6 недель после операции. Если у вас нет дискомфорта, можно заниматься велоспортом, плаванием и бегом в течение примерно 2 недель после операции. Вы сможете управлять автомобилем примерно через 7-10 дней. Вы должны иметь возможность смотреть через плечо, как обычно, и выполнять экстренную остановку без боли или дискомфорта. В случае сомнений потренируйтесь перед вождением. Возвращение к работе зависит от вашей работы. Большинство пациентов, которые ведут сидячую работу, могут вернуться к работе примерно через 2 недели.Если ваша работа связана с подъемом тяжестей или ручным трудом, вам потребуется перерыв на 4-6 недель. Осложнения после выписки необычны. После частной операции мы будем звонить вам ежедневно в течение первых нескольких дней. Вам будут предоставлены контактные данные для экстренных случаев, по которым вы должны позвонить, если считаете, что что-то не так. По мере развития плода во время беременности в брюшных мышцах появляется небольшое отверстие, через которое проходит пуповина, соединяющая мать с ребенком. Когда ребенок растет после рождения, это отверстие в мышцах живота закрывается. Однако иногда эти мышцы не встречаются и полностью срастаются, и остается небольшое отверстие. Это отверстие называется пупочной грыжей. Пупочные грыжи проявляются в виде выпуклости или припухлости в области пупка. Припухлость может стать более заметной, когда ребенок плачет, и может стать меньше или исчезнуть, когда ребенок будет спокоен.Если врач осторожно надавит на выпуклость, когда ребенок лежит и успокаивается, она обычно уменьшится или вернется в брюшную полость. Иногда кишечник попадает в пупочную грыжу. Это называется ущемленной грыжей. Когда это происходит, у ребенка обычно сильная боль, а выпуклость может быть твердой и красной. Требуется срочное медицинское обследование для исключения ущемленной грыжи, чтобы предотвратить возможное повреждение кишечника. Это случается редко. Многие пупочные грыжи закрываются спонтанно к возрасту от 3 до 4 лет. Если к этому времени закрытие не происходит, обычно рекомендуется хирургическое вмешательство. У детей младшего возраста, если есть эпизод лишения свободы или если грыжа очень большая, может быть рекомендовано хирургическое вмешательство. Операция по восстановлению грыжи проводится под общим наркозом. В основании пупка делается небольшой разрез. Если в грыже присутствует кишечник, его снова помещают в брюшную полость. Затем отверстие в мышце восстанавливается несколькими слоями швов, чтобы предотвратить повторную грыжу. Чтобы пупок оставался ровным, накладывается повязка и / или клей для разрезов. Хотя недоношенным младенцам и детям с определенными заболеваниями может потребоваться ночное наблюдение в больнице, большинство детей могут вернуться домой в течение нескольких часов после операции. Пуповина связывает мать и ее плод в утробе матери. Пуповина младенцев проходит через небольшое отверстие между мышцами брюшной стенки. Во многих случаях разрыв закрывается вскоре после рождения.Пупочная грыжа возникает, когда слои брюшной стенки не соединяются полностью, а кишечник или другие ткани внутри брюшной полости набухают через слабое место вокруг пупка. Около 20 процентов младенцев рождаются с пупочной грыжей. Пупочные грыжи обычно безболезненны и не доставляют дискомфорта. Около 90 процентов пупочных грыж неизбежно заживают самостоятельно. Если к 4 годам пупочная грыжа не закрылась, потребуется лечение. Пупочная грыжа возникает, когда отверстие в мышцах живота, через которое проходит пуповина, не закрывается полностью. Пупочные грыжи обычно встречаются у младенцев, но могут возникать и у взрослых. Афроамериканские дети, недоношенные дети и дети, рожденные с низкой массой тела при рождении, подвергаются гораздо более высокому риску образования пупочной грыжи. Между мальчиками и девочками нет различия в соревнованиях. Пупочная грыжа у взрослых в основном возникает, когда чрезмерный вес приходится на слабый участок мышц живота. Возможные причины могут включать: Пупочные грыжи по большей части можно увидеть, когда ваш младенец плачет, смеется или пытается умыться.Очевидные симптомы — припухлость или шишка рядом с пупочной зоной. Этот симптом может отсутствовать, когда ваш ребенок расслаблен. Большинство пупочных грыж у детей безболезненно. Взрослые также могут получить пупочные грыжи. Первичные симптомы эквивалентны — припухлость или растущая шишка в районе пупка. Однако пупочные грыжи могут причинять неудобства и быть мучительными у взрослых. Точно рекомендуется хирургическое лечение. Сопутствующие побочные эффекты или симптомы могут указывать на прогрессирующую серьезную ситуацию, требующую лечения: Врач проведет физический тест, чтобы определить, есть ли у новорожденного ребенка или взрослого пупочная грыжа.Врач проверит, можно ли протолкнуть грыжу обратно в брюшную полость (вправляемая) или в случае защемления на своем месте (ущемление). Грыжа в ущемлении — потенциально серьезная проблема в свете того факта, что захваченный кусок грыжи может быть лишен кровоснабжения (ущемлен). Ваш лечащий врач может сделать рентгеновский снимок или УЗИ брюшной полости, чтобы убедиться в отсутствии осложнений.Они также могут назначить анализы крови для поиска инфекции или ишемии, особенно если кишечник ущемлен или задушен. Осложнения пупочной грыжи у детей случаются редко. Однако дополнительные осложнения могут возникнуть как у детей, так и у взрослых при ущемлении пуповины. Кишечник, который невозможно протолкнуть через брюшную стенку, временами он не получает достаточного кровоснабжения.Это может вызвать сильную боль и даже необратимо повредить или убить ткань, что может привести к серьезной инфекции или даже смерти. Грыжи брюшной полости, включая ущемленную кишку, требуют неотложной операции. Обратитесь к своему основному лечащему врачу или немедленно обратитесь в отделение неотложной помощи, если кишечник задерживается или ущемляется. ущемленная пупочная грыжа Симптомы включают: У маленьких детей пупочные грыжи часто излечиваются без лечения.У взрослых хирургическое вмешательство в основном рекомендуется для предотвращения развития осложнений. Прежде чем выбрать операцию, хирург обычно задерживается до грыжи: Настоятельно рекомендуется поститься перед операцией в соответствии с инструкциями хирурга.Скорее всего, рекомендуется продолжать пить прозрачные жидкости до трех часов до операции. Операция по поводу пупочной грыжи продлится около часа. Хирург сделает разрез рядом с пупком в области выпуклости. Хирург проталкивает ткань кишечника обратно через брюшную стенку. У детей закрывают отверстие петлями. У взрослых хирург часто укрепляет брюшную стенку сеткой перед наложением швов. Хирургия пупочной грыжи выполняется двумя способами: открытая хирургия грыжи или лапароскопическая хирургия грыжи. Во время традиционной или стандартной операции по поводу открытой грыжи хирург делает разрез рядом с пупком, чтобы получить доступ к грыже над зоной опухоли. Лапароскопическая хирургия грыжи — менее инвазивная процедура.Хирург делает несколько меньших разрезов вокруг области грыжевого уплотнения. После этого они вставляют длинную тонкую трубку с освещенной микрокамерой на конце в один из разрезов. Независимо от вида операции цель процедуры одна и та же. Хирург осторожно помещает выпуклый кишечник или другую ткань брюшной полости и слизистую оболочку брюшной полости обратно через щель в брюшной стенке.Затем хирург зашил отверстие. Иногда в брюшную полость вставляют синтетический сетчатый материал, чтобы укрепить пораженный участок. Вас переведут в палату восстановления, чтобы полностью проснуться после операции. Команда сотрудников больницы будет контролировать и проверять жизненно важные показатели, включая ваше дыхание, оксигенацию, пульс, температуру и кровяное давление. Многие операции по удалению пупочной грыжи проводятся в амбулаторных условиях. Это означает, что у вас, вероятно, будет возможность вернуться домой в тот же день или через 24 часа после процедуры. Наш хирург пропишет обезболивающие и инструкции, чтобы ваши швы были чистыми и сухими. Наш врач назначит повторный прием в течение двух или трех недель, чтобы оценить ваш процесс заживления. Многие люди могут вернуться к своей обычной деятельности в течение нескольких недель после операции. Позже может развиться еще одна пупочная грыжа, но это действительно редко или редко. Большинство случаев у младенцев или детей разрешается полностью самостоятельно к 3–4 годам.Если вы подозреваете, что у вашего ребенка пупочная грыжа, вы можете проконсультироваться с нашим педиатром. Обратитесь за неотложной помощью, если вашему ребенку кажется, что он испытывает боль или опухоль сильно опухла или изменила цвет. Взрослые с опухолью или выпуклостью на животе также должны проконсультироваться с врачом. Вы можете проконсультироваться с нашим специалистом в области здравоохранения по адресу https://www. Хирургия грыжи — это простая и распространенная процедура. Однако все операции сопряжены с риском, многие дети могут вернуться домой после операции по поводу пупочной грыжи в течение нескольких часов. Southlake General Surgery больница, штат Техас, рекомендует выдержать три недели после операции, чтобы заняться тяжелой физической активностью. Маловероятно, что грыжа появится снова, если она будет правильно уменьшена и закрыта. Создание поделок из бумаги уже на протяжении нескольких десятилетий пользуется популярностью, ведь изготавливать из этого материала различные фигурки могут как взрослые, так и дети. Особого внимания заслуживает техника оригами, ведь с её помощью можно создавать фигурки даже не применяя ножницы или клей. Начинающим мастерам рекомендуется обратить внимание на создание бумажного кораблика. Существует многочисленное количество вариаций корабликов, которые можно создать, применяя технику оригами. Изначально рекомендуется попробовать сделать простой кораблик, известный каждому с детства. Изначально необходимо приобрести специальную бумагу для оригами, её можно запросто найти в канцелярских магазинах. Однако если изделие создается для того, чтобы проверить свои навыки в технике оригами, то можно воспользоваться простой или цветной бумагой. Также следует запастись линейкой и карандашом, они нужны, чтобы проглаживать сгибы. Изготовить такой бумажный кораблик дети могут уже с 3-4 лет, естественно, с помощью родителей и следуя такому плану: Кораблик готов, теперь его можно разукрасить цветными карандашами или фломастерами. Бумажные кораблики уже абсолютно никого не удивляют, а вот парусники из этого материала кажутся чем-то оригинальным. Для создания парусника в технике оригами необходим ряд приспособлений: Подготовив эти элементы можно непосредственно приступать к изготовлению парусника: Создать бумажную лодку будет отличным решением, если в семье растёт мальчик, поскольку, таким образом не только разовьёт мелкую моторику рук, но и развлечётся. Значительным плюсом будет, если малыш увлекается морскими приключениями. Для создания поделки нужно запастись бумагой (квадратный лист, со сторонами равными 15-10 см), ножницами и 10-минутами свободного времени. Подготовив необходимые материалы можно переходить к изготовлению лодки: Изделие полностью готово. При наличии художественных талантов можно украсить лодку различными рисунками. Корабли из бумаги могут быть абсолютно разными, но начинающим мастерам рекомендуется пробовать создавать поделки именно с простого кораблика, а уже дальше можно и продолжить развивать свои навыки. podelki.guru Забава запускать кораблики издавна хорошо известна каждому человеку. Так делали еще наши прабабушки и прадедушки в детстве – всевозможные корабли, сложенные из тетрадного листа или сделанные из подручных средств они соревновались в скорости, преодолевая уличные ручьи талой воды весной или запускались в реки и озера летом. Способы изготовления самодельных кораблей поражают воображение – в ход шли любые доступные материалы для создания своего собственного, непохожего на другие корабля. О том, как сделать корабль своими руками мы расскажем в этой статье. Самым быстрым и простым способом сделать кораблик считается техника оригами – для такого корабля вам понадобится всего пара минут времени и один тетрадный или газетный лист. Для изготовления нужно придерживаться несколько простых шагов: Как видите, ничего сложного в способе оригами нет. Для изготовления кораблика можно использовать как обычный тетрадный лист, так и скрап- или цветную бумагу. С помощью клея можно прикрепить украшения в виде вырезанных картинок или раскрасить борт карандашами. Но несмотря на преимущества этого способа в виде простоты исполнения, он не лишен недостатков: Бумажные кораблики недолговечны, они быстро промокают и не могут долго держаться на плаву. В том случае, когда вы хотите сделать кораблик собственными руками, можно использовать любые подручные материалы. Коробки или спичечные коробки, куски ткани и картона – использовать можно все что угодно. В качестве примера рассмотрим способ изготовления кораблика из коробки из-под сока и других материалов. Для начала определимся с выбором коробки для будущего борта корабля. Лучше всего подойдут коробки из-под молока или сока – они не промокают благодаря многослойности. Кроме этого нам понадобятся: Используемые материала можно менять по желанию, все зависит от того, как вы хотите смастерить свой корабль. Процесс создания подразумевает несколько простых шагов: Таким образом корабль из подручных материалов готов, для его выполнения нужно совсем немного времени, материалы запросто найдутся дома, а с техникой справится даже ребенок. Делая свой корабль, вы можете использовать любые другие материалы и принцип конструкции. По желанию вы можете добавить вторую мачту или украсить борт декоративными элементами, вырезать окна кают или приклеить миниатюрные пушки и руль – все зависит от вашего желания и фантазии. Помимо простых примеров изготовления, в интернете доступен большой выбор примеров и различных схем создания моделей кораблей, вплоть до точных копий существовавших пиратских бригов, легендарных испанских галеонов или британских фрегатов. Моделирование кораблей – увлекательное занятие, вы можете изготавливать детализированные модели, выпиливая, скрепляя и окрашивая все детали вручную из фанеры или пластика. Если процесс полного создания корабля слишком трудоемкий – вы можете приобрести уже готовые наборы деталей с инструкцией по сборке в специализированных интернет-магазинах, за сборкой которых также приятно провести время со своей семьей и друзьями, как и отправляя готовый корабль в плаванье. podelki.guru Спросить, как сделать кораблик из бумаги может ребёнок, но интерес может возникнуть у взрослого и без его участия. Дождливый день, немного бумаги, несколько схем – и можно отправляться к ближайшей луже пробовать свои творения в действии. Разнообразие вариантов самодельных кораблей очень велико, они могут быть из дерева, пенопласта, но вариант из бумаги самый доступный. Чтобы создать кораблик из бумаги своими руками, понадобится немного времени и инструментов, какой бы способ выбран ни был. Самое необходимое: Дополнительно может потребоваться линейка или клей-карандаш, но складывание кораблика из бумаги обычно такого не подразумевает. При выборе бумаги нужно учитывать, собирается ли кораблик плавать. Если да, то не подойдёт ни в коем случае ни газета, ни слишком тонкая бумага. Обычную бумагу после складывания рекомендуют даже помазать снаружи клеем, который не растворяется в воде, чтобы лодочка плавала дольше. Когда плавательное средство сложено из тонкого картона, оно и без дополнительных ухищрений продержится некоторое время на воде. Но сложить из картона можно только самый простой кораблик. При выборе схемы для изделия нужно учитывать свои навыки складывания. Если она кажется сложной, лучше потренироваться складывать лист, который не жалко испортить. С другой стороны, необязательно отправлять в дальнее плавание теплоходы и лодки, созданные из цветных листов. Они могут с удобством расположиться на книжной полке. Интересно, что бумажные кораблики складывают больше для красоты, чем для плаваний. Хотя имеются варианты судов, которые годятся и для того, и для другого. Разновидностей, которые можно создать своими руками без использования пенопласта, дерева и пластика можно назвать всего шесть: Чем больше лист бумаги, тем проще будет складывать. Но чем он меньше, тем незаметнее будут огрехи, так что нужно выбрать, что для вас важнее. Такие корабли пользуются популярностью среди любителей запустить в ручей или лужу свою флотилию. Пошаговая инструкция, как сделать такие кораблики: Кораблик получится простым на вид, очень схематичным, но зато он продержится на воде максимально долго. На него можно не тратить цветные листы из наборов для творчества, подойдёт обычная ксероксная бумага. Если он случайно уплывёт за пределы видимости или досягаемости, изделие будет не жалко, можно будет без труда сделать новый. Один из секретов любого нетонущего корабля в том, чтобы дно было промазано веществом, которое не даст бумаге намокнуть. Большинство пользователей советует использовать клей, а другие – масло, которое не утяжелит готовое изделие и не потянет его на дно. Если складывание и бумага не вызывают у вас ничего, кроме неприятных воспоминаний о школьных уроках труда, есть и другие варианты, как создать свой маленький флот. Варианты кораблей своими руками: Небумажных корабликов имеется множество. В ход идут пластиковые бутылки, баночки, крышки и даже кожура арбуза. Последнее, конечно, это крайность, но народная мысль не знает границ, когда дело доходит до забав с водой. Хорошая новость для тех, кто не любит «народное творчество» – в продаже можно найти наборы для изготовления плавающих моделей кораблей, которые выглядят в точности, как настоящие, и отлично плавают. Если создавать кораблики из подручных средств, нужно следить за тем, как закреплена мачта. Если она протыкает дно, нужно заделать дырку, чтобы плавательное средство не дало течь. Большинство таких кораблей будет плавать только в пруду или в реке и сгодятся только для поездки на дачу. Тем лучше – ведь крупный корабль из бутылки сложно потерять во время игр. Конечно, не надо сбрасывать со счетов бумажные модели кораблей: сложные, с необходимостью вырезать по определённой схеме, склеивать и т. д. Такой корабль потребует кропотливого труда. Но, хотя он и поплывёт, такой шедевр жалко будет подвергать намоканию – ведь тогда он будет безвозвратно испорчен. Сделать личную бумажную флотилию просто. Нужно лишь решить, где она будет стоять и что делать: останется на полках дома или отправится покорять водные просторы. Потом подбирается схема, и дело только за свободным временем. Два-три часа – и бумажный флот готов. umelieruchki.ru В этой статье я рассказываю, как сделать кораблик из бумаги с пошаговыми фото. В результате у вас получится красивая объемная игрушка для ребенка. В статье приведено 3 мастер-класса с подробными фотографиями, которые помогут вам быстро и просто научиться премудростям техники оригами. Благодаря этим мастер-классам вы сможете без особых трудностей соорудить целый флот всевозможных корабликов разных размеров и цветов. В этом мастер-классе я расскажу, как сделать простую незамысловатый кораблик в технике оригами. Если вы еще не умеете делать такие, рекомендую обязательно научиться, а затем показать своими детям. Подобные кораблики известны своей хорошей плавучестью и простотой в изготовлении. Обычно, когда речь идет о поделке из бумаги, то сразу в мыслях появляется идея сделать именно такое изделие. Шаг 1. Возьмите лист бумаги формата А4. В целом бумага может быть любая, но если вы планируете пускать кораблик по воде, то лучше взять лист с глянцевой поверхности. Таким образом поделка прослужит вам дольше. Шаг 2. Теперь сложите лист бумаги пополам. Шаг 3. Два верхних угла загните к середине. Шаг 4. Нижний слой бумаги отогните кверху. Шаг 5. То же самое сделайте с противоположным слоем бумаги. Шаг 6. Уголок загните в середину, как на фото. Шаг 7. Второй уголок также загните. Шаг 8. То же самое сделайте с уголками с левой стороны поделки. Шаг 9. Теперь возьмитесь руками за два угла и вогните поделку в середину. Шаг 10. Вот так получается в итоге. Шаг 11. Нижний угол отогните кверху. Шаг 12. То же самое сделайте с противоположным углом. Шаг 13. Теперь возьмитесь за два противоположных угла и вогните их в середину, как показано на фото. Шаг 14. Получается вот такой конвертик. Шаг 15. Возьмитесь руками за два нижних слоя бумаги и выгните их наружу. Шаг 16. Вот такой кораблик получается в итоге. Как видите, сделать его совсем не сложно. Теперь можно пойти и запустить кораблик по весеннему ручью или летней реке. А если во дворе зима, то просто налейте воду в ванную или в тазик и пускайте ваши кораблики в плаванье вместе с маленькими игрушками-пассажирами. Также предлагаю посмотреть видео, где я рассказываю, как сделать лодку из бумаги. В этом мастер-классе я покажу, как сделать простой, но симпатичный парусник из обычного квадратного листа бумаги. Его изготовление займет у вас не больше 5-ти минут. Интересно то, что далеко не каждый ребенок, да и взрослый тоже, знает, как сделать подобную поделку. Но это не страшно — всегда есть время научиться. Шаг 1. Итак возьмите квадратный лист бумаги. Рекомендую использовать готовую бумагу для поделок, но конечно же вы можете и просто вырезать квадрат из обычной офисной бумаги формата А4. Шаг 2. Сложите его пополам по диагонали. Шаг 3. Разогните и сложите пополам. Шаг 4. Снова разогните. Шаг 5. Сложите пополам в другую сторону. Шаг 6. Разогните. Получились вот такие дополнительные линии. Шаг 7. Теперь сложите на тех квадратах, на которых нет линии сгиба, уголки к центру. Шаг 8. Согните фигуру пополам. Шаг 9. Разгоните заготовку. Шаг 10. Левый угол сложите к центру. Шаг 11. Немного отогните левый край в сторону. Шаг 12. Теперь загните левый угол вовнутрь. Шаг 13. Должно получиться, как на фото. Шаг 14. Теперь загните правый уголок к верху. Шаг 15. Загните нижний центральный угол кверху. Шаг 16. Получается вот такой парусник. Оказывается, что сделать его можно совсем просто. Плавать такой кораблик не умеет, но в любом случае он хорошо смотрится на столе или на тумбочке. В этом мастер-классе я покажу, как сделать интересную лодочку в технике оригами. Это достаточно нестандартный метод, который потребует некоторой ловкости рук. Но в результате у вас получится замечательная лодочка, которая к тому же отлично плавает. И кстати на воде она держится куда лучше первого варианта кораблика. Шаг 1. Возьмите квадратный лист бумаги. Шаг 2. Согните его пополам. Шаг 3. Каждую сторону согните к середине. Шаг 4. Два угла справа загните к центру. Шаг 5. Два угла слева также загните к центру. Шаг 6. Теперь загните к центру нижний левый угол. Шаг 7. Таким же образом загните и остальные три угла. Шаг 8. Теперь загните к центру нижний уголок бумажной заготовки. Шаг 9. Таким же образом поступите и с верхним уголком. Шаг 10. Теперь самый сложный момент в этой поделке. Начинайте разгибать заготовку от центра наружу. Шаг 11. Вот так это выглядит в процессе с обратной стороны. Сделать это аккуратно поначалу может быть сложно, но со второго раза все обязательно получится! Шаг 12. Теперь подправьте все изломы. Шаг 13. Вот такая лодочка получается в итоге. А вот и весь наш морской флот. А еще можно сделать вот такой пароход из бумаги. Теперь вы знаете, как сделать кораблик из бумаги, а пошаговые фото обязательно помогут вам процессе его изготовления. Веселого творчества! ecopodelki.ru Приветствую вас, дорогие мои! Поделки из бумаги – прекрасное времяпровождение, которое доставляет массу удовольствия как детям, так и взрослым. Бумажные самолеты мы уже мастерили с вами. Поэтому сегодня примемся делать кораблики. Думаю, многие из вас любили в детстве запускать плавающие судна в речке или тазике с водой. Поэтому предлагаю вам хоть на несколько минут окунуться в это прекрасное время и вместе с детишками смастерить из бумаги понравившуюся модель корабля. Кстати, в зависимости от того, какой пароходик вы будете изготавливать, можно судить о его плавательной способности. К примеру, первое судно и катер отлично держатся на воде. Другие модели больше подходят для игр на суше и раскрашивания. Поэтому выбирайте любой пароходик на свой вкус и творите себе в удовольствие! В этой инструкции вы найдете классическую модель судна, которую, возможно, мастерили в детстве. Если нет, то делайте на здоровье, тем более, что процесс вам наверняка понравится! Складываем лист бумаги пополам. Верхние края загибаем к середине. Загибаем нижние края с обоих сторон, как показано на рисунке. Переворачиваем заготовку и проделываем те же действия с другой стороны. Должно получиться так. Загибаем основание. То же самое проделываем с другой стороны. Когда получится «шапочка», складываем ее так. Нижнюю часть ромба отворачиваем наверх. То же самое делаем с другой стороны. Разворачиваем так. Тянем за края и разворачиваем судно. Эта поделка очень простая и подходит для совсем новичков в оригами. Вы можете делать ее как для детей, так и для своего развлечения. Плодотворного творчества! Лист бумаги складываем по диагонали. Загибаем нижний край под углом, как показано на рисунке. Должно получиться так. Раскрываем. И выгибаем во внутреннюю сторону по складкам, чтобы получилось так. Судно готово! Эта поделка оригинальна тем, что бумажное судно получается с двумя парусами и подставкой на дне. С ним можно играть как в воде, так и на суше. Правда, делать его сложновато для начинающих. Но оно того стоит! Эта поделка отличается простотой и прочностью. Она идеально подходит для изготовления малышам. С таким корабликом не только весело, но и полезно проводить время, ведь его можно еще и разрисовать! Квадрат тонкого картона складываем сначала по диагонали, а затем пополам в обе стороны. Загибаем нижний уголок. Загибаем уголок с противоположной стороны. Сгибаем пополам. Делаем загиб вот таким образом. Должна получиться вот такая фигура. Загибаем еще один треугольник. Получается так. Расправляем заготовку и загибаем верхний угол. Отгибаем треугольник вверх. Загибаем внутрь так, как показано на рисунке. Получаем такую фигуру. Подгибаем нижний угол, который станет подставкой для нашего судна. Эта интересная поделка особенно понравится любителям истории. Ведь на таком корабле мог плавать сам Христофор Колумб! Для его изготовления возьмите цветной лист формата А4 и белый прямоугольник размером 8*16 см (для паруса). Делаем квадрат. Отрезанную полоску от цветной бумаги не выкидываем! Снова складываем по диагонали. Все четыре угла сгибаем «конвертиком». Нижнюю сторону подгибаем к центральной линии. Верхнюю сторону также подгибаем к центру. Нижний левый угол отгибаем вниз, как показано на рисунке. Верхний угол направляем вверх, чтобы получилось так. Подгибаем левую сторону. Предыдущие три шага повторяем по отношению к правой стороне и получаем в итоге такую фигуру. Переворачиваем заготовку к себе обратной стороной и с обеих концов подгибаем к середине вот так. Переворачиваем фигуру к себе другой стороной и отгибаем боковые полоски. Приподнимаем верхнюю часть по сгибу. Аналогичное действие проделываем с нижней частью. Аккуратно тянем за уголок и вынимаем большой треугольник. Аналогично делаем с другой стороны, чтобы получилось так. Теперь переворачиваем заготовку к себе другой стороной и подгибаем уголки «конвертиком». Подгибаем крайнюю правую сторону к центру «конвертика». Верхний и нижний уголки левой стороны фигуры подгибаем к центру. Подгибаем по диагонали, как на фото. То же самое проделываем с верхним уголком. Заготовку складываем пополам. Аккуратно вытягиваем нижний край, чтобы оформилась палуба корабля. С другой стороной проделываем то же самое. Загибаем «нос» корабля. Делаем мачту из остатка цветной бумаги. Делаем косой срез. Делаем надрезы на белом прямоугольнике, как показано на рисунке. Мачту с парусом устанавливаем в судно. Такая поделка отлично подойдет для новичков в оригами. Она не потребует от вас много сил и времени. Кроме того, ваши детки могут потом раскрасить судно на свое усмотрение. Делаем из листа А4 квадрат и складываем его по диагонали. Загибаем верхний угол к центру, а затем вверх, как показано на фото. И снова вниз треугольничек. Заготовку складываем пополам. Делаем загиб сначала в одну, затем по этой же линии в другую сторону. Чтобы получилось так. Расправляем фигуру. Выгибаем вовнутрь. Расправляем корму корабля. Малыши, конечно, не смогут самостоятельно изготовить такую поделку, но вот детки постарше (от 6 лет) сделают модель судна и без помощи взрослых. Так что смело вручайте своему чаду лист бумаги и усаживайте за стол! Складываем прямоугольный лист пополам. Обе стороны загибаем к середине. Расправляем лист и складываем так, как показано на фото. Снова распрямляем бумагу и проделываем то же действие с другой стороной. Загибаем нижний правый уголок. Загибаем верхний правый уголок. Загибаем угол, как показано на рисунке. Делаем еще один загиб. Загибаем верхний правый уголок. Загибаем вот так. Складываем пополам правую часть. Накрываем левой частью листа, как на фото. Сверху и снизу загибаем уголки. Правый угол загибаем так. Делаем так. У вас должна получиться такая фигура. Отгибаем. Делаем верхний левый загиб. Снова отгибаем. Расправляем заготовку и получаем лодочку. Такой пароходик – еще одно воспоминание из детства. Помню, как отец мастерил его для нас с сестрой, и мы очень любили запускать кораблик в лужах. Модель получается очень красивая и оригинальная! Бумажный катер немного похож на современный прогулочный кораблик. Такая модель подходит для изготовления школьниками во втором классе. Складываем квадрат два раза по диагонали. Верхний правый угол загибаем к центру. Складываем пополам. Загибаем верхний край по средней линии. Разворачиваем загиб, чтобы получилось так. Делаем загиб с левой стороны. Делаем загиб с правой стороны. Соединяем треугольник. Это будущий парус. Разгибаем треугольник и закладываем треугольник меньшего размера. Снова загибаем и собираем в «трубу». Делаем загиб к центральной линии. Повторяем аналогично с другой стороной фигуры. Нижний левый край выкладываем по только что сделанной складке. То же повторяем с нижним правым краем. Приподнимаем верхнюю часть фигуры и расправляем ее. Нижнюю часть заготовки подгибаем вверх. Выворачиваем нижнюю складку вверх. Должно получиться так. Склеиваем концы, чтобы основание катера не разваливалось. А вы, дорогие мои, любите мастерить кораблики из бумаги? Если да, то какие вам и вашим деткам больше всего понравились? Делитесь своим мнением в комментариях к этой статье! До новых встреч на блоге! vdekrete.info Многие из нас с детства любили делать бумажные кораблики и пускать их по ручейкам. Эта забава и по сей день является популярной среди тех, кто любит мастерить. Кораблик можно сделать с помощью простой бумаги или картона. Но вы также можете попробовать такие материалы как веточки деревьев, пенопласт, скорлупа грецкого ореха и пластиковые бутылки. Вы можете построить несколько корабликов и пускать их наперегонки. Чей кораблик проплывет больше, тот и победит. Давайте рассмотрим несколько вариантов кораблей, начиная с двух видов бумажных корабликов. Можете приготовить как лист для печати, так и альбомный или тетрадный лист. Вот как сделать обычную бумажную лодку. Так можно смастерить парусник/фрегат А это еще один вид бумажного кораблика Данная ниже схема показывает, как смастерить кораблик оригами. Приготовьте лист бумаги формата А4. 1. Согните лист по длине пополам. 2. Еще раз согните и разогните лист, чтобы заранее наметить места сгиба. 3. Согните верхние углы к линии. 4. Согните нижние края кверху наполовину (это нужно сделать как с лицевой, так и с обратной стороны). 5. Теперь на 90 градусов подогните нижние уголки к верху. Сделайте это с обеих сторон. 6. Также с обеих сторон нужно согнуть нижние края до конца. 7. Взяв сложенную заготовку за центр, начните ее растягивать. 8. Нижний край квадрата нужно подогнуть кверху. 9. Снова возьмите заготовку за центр и начните ее растягивать. 10. Нижний край нужно подогнуть. 11. Держа заготовку за кончики углов, начните ее растягивать. Вот и все! Это еще одна разновидность кораблика, а точнее парохода с двумя трубами. Такой пароход очень просто сделать — следуйте фото инструкции. Приготовьте лист бумаги формата А4 (можно простой альбомный лист) и ножницы. 1. Сначала нужно из прямоугольного листа сделать квадрат. — Заверните верхний угол листа так, чтобы его верхняя сторона оказалась на левой стороне. — Согните и отрежьте лишнюю нижнюю часть листа и разверните его. — Так как одна линия сгиба уже есть, осталось сделать вторую. Для этого сложите лист как показано на изображении, т.е. соедините противоположные по диагонали углы. Далее разверните лист. 2. Согните углы к середине. 3. Переверните заготовку и повторите то же самое, т.е. согните еще раз углы к центру. 4. Снова переверните заготовку и третий раз повторите то же действие. 5. Последний раз переверните заготовку и выправьте два противоположных угла как показано на картинке. Эти углы должны превратиться в прямоугольники, которые и будут играть роль труб вашего парохода. 6. Осталось взять изделие за кончики противоположных углов, и просто развернуть его. Трубы парохода должны сомкнутся. Готово! Как уже было сказано вначале статьи, кораблики можно сделать не только из бумаги. Вот что можно сделать, если использовать, например, бутылочные пробки. Подобную поделку совсем несложно смастерить. Просто склейте три или более пробок от бутылок между собой с помощью суперклея, добавьте мачту из зубочистки и парус. При желании можете привязать к вашему кораблику веревочку с катушкой, чтобы вы не потеряли его и смогли вернуть. А вот какой симпатичный кораблик можно сделать, используя скорлупу грецкого ореха. — Для такого кораблика нужно сначала аккуратно расколоть грецкий орех на две ровные половинки и очистить его от внутренностей. — Зажгите свечу, чтобы потом внутрь скорлупы накапать парафин. — Пока парафин в скорлупе в жидкой форме, вставьте зубочистку, которая будет служить мачтой корабля. — Когда парафин застынет, можете украсить корабль. Например, добавьте бумажный флажок или парус. А вот как можно смастерить кораблик из веточек деревьев. 1. Сначала нужно обрезать лишнее из куска пенопласта, чтобы придать форму будущему кораблю. 2. Для хорошей кормы приклейте несколько плоских кусков. 3. Пока корабль не очень ровный, а значит исправим ситуацию с помощью папье-маше. 4. Приготовьте клеевой пистолет и гофрированную бумагу, и обтяните корпус корабля. 5. Украшаем корабль канатными бортиками и мачтами. Используйте для этого шпажки и суперклей. Для канатов используйте толстые нитки, которые просто нужно приклеить. 6. Используйте гофрированную бумагу для изготовления парусов. 7. Начните украшать. Чтобы сделать флаг с изображением пирата, просто распечатайте на бумаге изображение и вырежьте бумажный флаг. 8. Добавьте конфеты (приклеенные к кораблю) и бумажный сундук. www.infoniac.ru И снова здравствуйте!! На связи как всегда с вами Татьяна Кашицина!! Помните великого русского поэта А. С. Пушкина с его известными словами: «Ветер по морю гуляет, И кораблик подгоняет. Он бежит себе в волнах, На поднятых парусах.» И хоть море от нас далеко, зато вот весенние ручейки скоро ожидаются. А какие первые ассоциации у вас возникают с ручейками и детворой?! Конечно же запускание бумажных корабликов. И поэтому, этот пост, я хочу посвятить такой простой на первый взгляд теме, как изготовление корабликов из бумаги своими руками. Но сразу оговорюсь, рассматривать мы будем сугубо варианты складывания поделки в технике оригами, а не аппликацию, например. Почему я выбрала технику оригами?! Так все просто, во-первых, изделия получаются объемными и их смело можно отправлять на воду. А во-вторых, деткам очень нравится такая техника, тем более она еще и моторику рук хорошо развивает. Ну и в третьих, самой захотелось научиться складывать новые виды кораблей. Для начала я хочу показать, что же в итоге может получиться из простого листа бумаги. Думаю, большинство взрослых конечно же знают и помнят из своего детства такие красивые изделия. А вот наши малыши могут и не знать, что может выйти, если приложить время и усилия. Так давайте исправим эту ситуацию и покажем, какие замечательные поделки можно сделать. И даже если у вас мало снега и ручейки не предвидятся, не расстраивайтесь, ведь эти корабли можно использовать и как игрушку, а можно дома в таз налить воду и уже в ванной устраивать соревнования. Теперь, когда вы представляете, что же мы можем получить из обычной бумаги, я предлагаю не медлить, а перейти непосредственно в делу. Сначала, хочу показать вам, как можно сделать кораблик из нашего детства, именно такие мы запускали в ручейки во дворе. Вариант конечно не из легких, поэтому если вы только начинаете осваивать технику, то будьте внимательны и наберитесь терпения!! Для изготовления любых бумажных корабликов своими руками, нам понадобится только один лист обычной бумаги формата А4. Процесс изготовления: 1. Возьмите лист бумаги, формата А4, согните пополам. 2. Теперь необходимо согнуть углы так, чтобы получилось два одинаковых треугольника. 3. Далее загните нижнюю часть с двух сторон. 4. Маленькие треугольники тоже заверните с обеих сторон. 5. Разверните изделие другой стороной и нижние части согните пополам с одной и с другой стороны. 6. Разверните изнутри и снова согните вверх. 7. Разворачиваем и получаем готовый кораблик!! Если для вас предыдущий вариант показался сложным, то попробуйте сделать вот такую игрушку. И возьмите не белый, а синий лист бумаги, так изделие заиграет по новому. Такая поделка выполняется легко и быстро, так что и с ребятами в детском саду можно выполнить!! Процесс изготовления: 1. Возьмите квадратный лист бумаги. 2. Согните его пополам по диагонали. 3. У вас должен получиться треугольник. Нижний угол треугольника согните вверх. 4. Теперь по линии сгиба согните нижний угол вверх только в середину. 5. Верхний острый угол можете согнуть или отрезать, либо оставить как есть. Двигаемся дальше. Сейчас покажу, что же еще можно смастерить, чтобы всех удивить!! Будем делать настоящую лодку, в нее кстати можно посадить игрушечных человечков или животных. Такая байдарка, кстати, очень хорошо держится на плаву. Так что я советую всем разобраться в ее технологии и порадовать своих детей. Процесс изготовления: Ну, как вам такой вариант?? Понравился?! Конечно же, любая бумага, соприкасаясь с водой, становится мягкой и тонет. Но есть пару секретов для того, чтобы избежать кораблекрушения и наша поделка не тонула, а плыла!! У готового бумажного кораблика, днище снаружи обязательно смазывайте специальным маслом, например вазелиновым, благодаря ему вода будет отталкиваться!! А для того, чтобы игрушка плыла быстрее, лучше сделать дополнительно парус. Процесс изготовления: 1. Сделайте квадрат из бумаги. Согните его по диагонали. 2. Узкую полоску верхней правой стороны загните на поверхность треугольника и тщательно прогладьте. 3. Эту же полоску загните назад, снова тщательно прогладьте. 4. Осталось развернуть квадрат и придать ему форму. Конечно, если вы первый раз складываете такое изделие, могут возникнуть сложности, поэтому я рекомендую посмотреть еще видео, в нем показан один из способов изготовления бумажного корабля с парусом. А сейчас хочу предложить вам фото подборку. Но для начала потренируйтесь над созданием корабликов, описанных выше, а уже потом приступайте к этим. Хотя, может эти схемы вам будут понятливее и вы справитесь гораздо быстрее, чем я думаю)) А теперь перейдем к следующему варианту изготовления поделки с двумя трубами. И для начала я предлагаю посмотреть сюжет по складыванию такого кораблика. Посмотрите внимательно, вроде ничего сложного!! Ну а если у вас после просмотра видео все же остались вопросы, то предлагаю для вас подробный мастер класс. Все подробно описано и показано на фото иллюстрациях. Думаю и детки по старше справятся с такой работой. Процесс изготовления: 1. Возьмите лист формата А4. 2. Загните левый нижний угол и отрежьте получившийся прямоугольник. 3. Получившийся квадрат согните по диагонали, сначала в одну, потом в другую сторону. И расправьте заготовку. 4. Возьмите любой угол и согните его к центру. 5. Тоже самое проделайте с тремя оставшимися. 6. Теперь поверните квадрат углами вниз. 7. Снова загните все углы к центру. 8. Вот что у вас должно получится. 9. Снова переверните. 10. Далее опять согните углы к центру и переверните заготовку. 11. Разогните любой кармашек. 12. И второй параллельный тоже нужно разогнуть. 13. Приподнимите углы, которые остались. 14. Совместите трубы вместе. 15. Со второй стороной сделайте тоже самое. 16. Вот и все!! Отправляйте в путь ваш корабль!! Ну как вам техника оригами?? Овладели?? И как вам получившиеся очень красивые кораблики?? «Нет слов!!» Думаю, таков ваш ответ)) Кстати, для тех кто не дружит с бумагой, но очень хочет по пускать корабли весной, предлагаю такой простой вариант из пенопласта: Но все таки из бумаги тоже попробуйте сделать, это не так сложно, как кажется на первый взгляд. А у меня все!! Ставим классы и делимся в социальных сетях!! Пока, пока!! karamellka.ru Причин у гипертонии выявлено несколько, это могут быть: • заболевание почек; • заболевания щитовидной железы; • нарушения метаболизма; • стрессы; • дефицит магния; • ожирение и сахарный диабет; • вторичная гипертония, которая вызвана другим заболеванием; • чрезмерное употребление соли. Чаще всего причиной высокого АД становятся атеросклеротические бляшки. Сосуды сужаются, давление повышается, поэтому нельзя списывать со счетов и вредные привычки: алкоголь, курение, малоподвижный образ жизни, неправильное питание. Первый признак – высокое давление. Если измерить его нет возможности, можно ориентироваться на другие симптомы: чувство тяжести, головные боли, тошнота, переходящая в рвоту. Перед глазами могут кружиться мушки, учащается пульс, лицо становится неестественно красным, иногда затуманивается сознание. Диагностика включает: 1) Анализы крови для определения уровня холестерина, гемоглобина, С-реактивного белка. 2) Назначается контроль АД. 3) Кардиограмма. 4) На усмотрение врача — УЗИ сосудов, МРТ. Лечение заключается в том, что необходимо исключить все вышеперечисленные причины, провоцирующие повышение артериального давления. Если гипертония вызвана стрессами, нужно постараться их минимизировать. При дефиците магния – употреблять его в необходимом количестве. Кроме того, рекомендуется проводить лечение сопутствующих заболеваний и правильно питаться. Лекарственные средства назначит врач (не занимайтесь самолечением!), он подберет необходимые препараты. Часто прописываются мочегонные средства, действие которых направлено на снижение отеков, сопровождающих гипертонию из-за задержки солей. 1) Могут быть назначены препараты, снижающие холестерин, улучшающие метаболизм. 2) При невысоком давлении для коррекции могут применяться: адельфан, папазол, арифон. 3) Для восполнения дефицита магния врачи часто рекомендуют Магнелис В6. В целом все очень индивидуально, поэтому заниматься самолечением не нужно. Для сохранения здоровья необходимо обследоваться. — необходимо вести здоровый образ жизни; — лечить сопутствующие заболевания; — очищать сосуды; — избавляться от вредных привычек; — снижать вес и правильно питаться; — принимать магний. Кроме того, можно пить специальные чаи от давления, использовать методы нетрадиционной медицины, например, гирудотерапию. Выполняя все вышеперечисленные рекомендации, можно не только значительно снизить давление, но и жить полноценной жизнью, не задаваясь постоянно вопросом, как бороться с гипертонией самостоятельно. Гипертония – это заболевание, характеризующееся высоким артериальным давлением. Без должного лечения оно может привести к тяжелым осложнениям, например, к проблемам с сердцем. Избавиться от гипертонии можно как изменением образа жизни, так и используя лекарственные препараты. Инструкция Одной из главных причин гипертонии является стресс. Это состояние часто сопровождает людей в тяжелых жизненных ситуациях. Однако стресс не влияет прямо на кровяное давление, все дело в реакции человека на него. Попытка справится со стрессовой ситуацией с помощью чрезмерного количества нездоровой пищи и алкоголя оказывает решающее воздействие на организм. Старайтесь избегать стрессовых ситуаций или, по крайней мере, минимизируйте их негативный эффект. Если справиться со стрессами самостоятельно вы не можете, обращайтесь за консультациями к психотерапевтам. Скорректируйте свой рацион. Увеличивайте потребление фруктов и овощей, постарайтесь минимизировать долю насыщенных и общих жиров, а также холестерина. Диета при гипертонии имеет особенное значение. При правильном ее составлении состояние здоровья можно значительно улучшить в течение нескольких недель. Помимо фруктов и овощей ешьте больше постного мяса, рыбу, мясо птицы, цельные зерна, орехи и семена с высоким содержанием клетчатки, магния и калия. — бета-блокаторы, сокращающие интенсивность сердцебиения; Все подобные препараты обладают очень сильным эффектом воздействия. Используйте их строго по назначению врача и следуя инструкции по применению. Артериальное давление является самым распространенным недугом среди людей. И, к сожалению, не только в пожилом возрасте. Молодые люди часто обращаются к специалистам с данной проблемой. Что является причиной повышенного давления? Инструкция Признаками повышенного давления могут являться боль в висках, слабость, головокружение, тошнота, раздражительность и т.д. Факторы появления вегетативно-сосудистой дистонии делятся на 2 группы – врожденные и приобретенные. К первой группе относятся наследственные признаки нервной системы, т.е., чем тяжелее протекает болезнь у родителей, тем раньше она начинает проявляться у детей. Чтобы вылечиться от скачущего давления, необходимо правильно организовать свое трудовое время и время для отдыха. Не стоит забывать о физических упражнениях, прогулках на свежем воздухе, водных процедурах. Для людей с высоким давлением нежелательна работа в ночное время, частые командировки, напряженный труд. Большое значение занимает соблюдение диеты. Старайтесь исключить из своего рациона большое количество углеводы, жиров. Добавляйте в блюда меньше соли. Откажитесь от вредных привычек, тем более, от курения. Активный образ жизни – главный помощник в лечении вегетативно-сосудистой дистонии. Конечно же, необходимо посетить врача, который сможет назначить соответствующий курс лечения, пропишет необходимые лекарства. Видео по теме www.kakprosto.ru Гипертонией страдают более миллиарда жителей Земли – многие не знают ни о своем диагнозе, ни об опасностях, с ним связанных. Ежегодно повышенного кровяное давление уносит жизни 7,5 миллионов человек по всему миру – это около 13% всех смертей. Артериальное давление считается высоким или повышенным, если систолическое кровяное давление равно или превышает 140 мм Hg и/или диастолическое кровяное давление равно или превышает 90 мм Hg. Заболевание чаще поражает мужчин, чем женщин. Количество гипертоников в мире в последние годы увеличивается и по прогнозам специалистов будет продолжать расти. Однако стоит помнить, что в большинстве случаев с гипертонией можно бороться. Эксперты Всемирной организации здравоохранения называют ее одной важнейших предотвратимых причин возникновения сердечно-сосудистых заболеваний. Что же вы можете изменить в своем образе жизни и рационе, чтобы попытаться справиться с повышенным кровяным давлением? У людей с избыточным весом кровяное давление нередко повышено, а избавление от лишних килограммов – один из наиболее эффективных способов его снизить. Показано, что потеря 4,5 кг может привести уже к существенным изменениям. Фактором риска является и обхват талии: чем он больше, чем выше вероятность того, что давление окажется повышено. В группу риска попадают мужчины с обхватом талии больше 102 см и женщины, чья талия превышает 89 см в обхвате. Индекс массы тела безнадежно устарел Для того, чтобы снизить ваше давление на 4-9 пунктов, достаточно 30-минутной ежедневной тренировки. Речь не идет об интенсивных занятиях спортом: можно просто гулять каждый вечер, кататься на велосипеде в парке, плавать или бегать трусцой. Также подойдет йога или пилатес. Спортивные занятия помогут тем, у кого обнаружен высокий риск развития гипертонии – физкультура снизит эту вероятность, понизив давление до нормальных значений. Фото: carballo/Shutterstock.com Фаст-фуд и полуфабрикаты не являются основой здорового рациона. Такие продукты лучше исключить, заменив их цельными злаками, фруктами и овощами, а молочными продуктами с низким содержанием жира. Тем, кто следит за своим давлением, и хочет изменить свои пищевые привычки, может быть полезно вести пищевой дневник – так можно проанализировать свой рацион и убрать из него «опасные» продукты, способствующие набору веса. Гипертоникам стоит увеличить потребление калия, который может снижать артериальное давление. Калий содержится в некоторых фруктах и овощах, а кроме существуют витамины и добавки с этим микроэлементом. О том, нужен ли калий и как именно его принимать, лучше посоветоваться с врачом. Натрий поступает в наш организм вместе с солью. Меньше солите блюда и вы станете потреблять гораздо меньше натрия. Даже незначительное его снижение может привести к уменьшению давления на 2-8 пунктов. При приготовлении блюд можно попробовать отказаться от соли вовсе, заменив ее травами и специями. Можно сокращать количество потребляемой соли постепенно – со временем вкус недосоленной еды станет казаться привычным, а давление ожидаемо снизится. Фото: Natasha Breen/Shutterstock.com Ученые показали, что небольшие количества алкоголя способны снижать кровяное давление, однако его существенные количества приводят к его увеличению. Так что гипертоникам старше 65 лет не стоит пить больше 350 мл пива, 150 мл вина или 45 мл крепкого алкоголя в день. Тем, кто моложе этого возраста, допустимо увеличить эту дозу алкоголя в два раза. Стоит помнить, что алкогольные напитки снижают эффективность лекарств, предназначенных для снижения давления. Ученые до сих пор спорят, вызывает ли кофе увеличение давления или же никак на него не влияет. Пока они сошлись на том, что кофе действительно может незначительно его повышать. Понять, действительно ли стоит отказаться от кофе, можно, измерив давление спустя 30 минут после употребления напитка. Повышение давления на 5-10 пунктов указывает на то, что кофе действительно влияет на давление – о таком эффекте стоит сказать врачу. Фото: Alohaflaminggo /Shutterstock.com Совет может показаться странным и даже невыполнимым для современного человека, который постоянно куда-то спешит. Но все же стоит к нему прислушаться: из-за стресса некоторые люди начинают есть калорийную еду или, например, пить много алкоголя – все это, как уже было сказано выше, ведет к увеличению давления. Лучшим способом станет устранение причины стресса, но можно попробовать поменять свое отношение к тому, что заставляет волноваться. Эксперты советуют хотя бы 10-20 минут в день посвящать расслаблению: молча сидеть и глубоко дышать – такой способ действительно помогает. med.vesti.ru Гипертонией (стойким повышением артериального давления) страдает около 20% населения нашей планеты. Эта болезнь отрицательно сказывается на уровне жизни, снижает трудоспособность, а при отсутствии систематического лечения грозит такими осложнениями, как инфаркт миокарда, инсульт, и другими тяжелыми недугами, которые могут привести к инвалидности или скоропостижной смерти. Большинство пациентов для поддержания давления на более-менее приемлемом уровне принимают назначенные врачами лекарственные препараты. Однако бороться с гипертонией можно и народными средствами. Пять наиболее эффективных из них мы представляем вашему вниманию. Пчелиный мед является уникальным биологически активным продуктом, в состав которого входит множество веществ, благоприятно влияющих на организм человека. Мед успокаивающе действует на нервную систему, уменьшает склеротизацию сосудов, снижает вязкость крови, способствует нормализации работы почек. Аналогичными свойствами обладают и другие продукты пчеловодства: прополис, перга, маточное молочко. Интересно, что мед не просто обладает гипотензивным действием, а оптимизирует артериальное давление, то есть снижает его при повышении и повышает при снижении. Поэтому препараты с медом полезно принимать в тех случаях, когда давление скачет. В целях борьбы с гипертонией мед рекомендуют принимать в смеси с пергой или с ягодами, имеющими выраженный мочегонный эффект (например, с брусникой или клюквой). Противопоказание – склонность больного к аллергическим реакциям на мед и продукты пчеловодства. Всем известно, что подсолнечные семечки и извлекаемое из них масло употребляются в пищу. Но семечки еще и оказывают неоценимую помощь гипертоникам, поскольку содержат большое количество никотиновой кислоты, расширяющей сосуды и оптимизирующей кровоток. Лечебный отвар готовят так: два стакана сырых неочищенных семечек заливают 2 л холодной воды и варят на слабом огне в течение двух часов. Процеженный отвар необходимо выпить в течение суток, разделив на порции по 100 мл. Регулярный прием этого средства обеспечивает нормализацию артериального давления и практически не имеет побочных эффектов. Целебный сорняк: 5 рецептов с использованием мокрицы 5 причин заняться скандинавской ходьбой 8 продуктов пчеловодства, используемых в медицине Это непритязательное растение широко известно как ранозаживляющее и противоязвенное средство. Спиртовой настой листьев подорожника при длительном приеме понижает содержание холестерина в крови, артериальное давление, улучшает состояние сосудов и оптимизирует работу сердца. Для приготовления препарата четыре столовых ложки листьев заливают 250 мл водки и настаивают в темном месте в течение двух недель. Настой принимают по 30 капель три раза в сутки. Гипотензивное действие красной свеклы известно очень давно. Эффект понижения давления обеспечивается уникальным сочетанием в корнеплоде витаминов, микроэлементов, аминокислот и минеральных солей. Кроме того, свекла обладает умеренным мочегонным действием, а входящая в ее состав клетчатка препятствует всасыванию холестерина кишечником, что препятствует склеротизации сосудов. Сырой свекольный сок в качестве средства от гипертонии принимают в смеси с медом, либо соками моркови и хрена, либо с водой в соотношении 1:1. Свекла замечательна еще и тем, что ее очень легко использовать. Проще говоря, для того, чтобы лечиться, достаточно есть ее регулярно. Доказано, что у людей, которые каждое утро едят салаты из вареной красной свеклы, давление держится на оптимальном уровне в течение всего дня. Не менее полезен свекольный квас – приятный освежающий напиток, который также может приносить облегчение при гипертонической болезни. Применение свеклы в лечебных целях имеет противопоказания. Препараты и блюда из этого корнеплода нельзя людям, страдающим подагрой, сахарным диабетом, мочекаменной болезнью и некоторыми желудочно-кишечными патологиями. Из лекарственных растений, продающихся в аптечной сети, для борьбы с гипертонией применяются: Прекрасными средствами для снижения давления являются ягоды жимолости, черной смородины и черноплодной рябины, грецкие орехи, репчатый лук и чеснок. При лечении гипертонии народными средствами необходимо помнить, что полностью избавиться от недуга не получится. Можно только поддерживать давление на оптимальном уровне, но для этого требуется длительный беспрерывный прием выбранных препаратов. Очень важно и проконсультироваться с лечащим врачом перед началом подобной терапии. Видео с YouTube по теме статьи: www.neboleem.net Высокое давление – проблема многих людей. Это приводит к развитию осложнений в виде инфаркта, атеросклероза, инсульту, других недугов, которые чреваты инвалидностью либо летальным исходом. Чтобы бороться с повышенным давлением, нужно не только использовать лекарственные препараты, но и соблюдать другие меры, рекомендованные врачом. Тема:
У бабушки нормализовалось давление! От кого:
Кристина
([email protected]) Кому:
Администрации
otgipertonii.ru Кристина Гипертония у моей бабушки наследственная — скорее всего и меня с возрастом ждут такие же проблемы. Случайно нашла статью в интернете, которая буквально спасла бабулю. Ее мучали головные боли и был повторный криз. Я купила курс и проконтролировала правильное лечение. Чтобы избежать высоких цифр АД или предотвратить его повторения, нужно в первую очередь пересмотреть образ своей жизни. Как можно бороться с гипертонией в домашних условиях: Соблюдая эти меры регулярно, можно быть уверенным, что высокое давление больше не побеспокоит организм. Повышенное АД у людей в молодом возрасте чаще наблюдается у представителей мужского пола. Чаще всего причиной его появления становится неправильный образ жизни. Лечить гипертонию следует обязательно, иначе с годами риск осложнений повышается, нарушается работа сердца, головного мозга. Возрастает возможность инсульта, инфаркта, летального исхода. Чтобы избавиться от скачков давления в молодом возрасте, нужно исполнять все назначения врача. Они, кроме медикаментозной терапии, включают следующие пункты: Выполнение указанных правил обеспечит положительный результат при терапии гипертензии, позволит предотвратить развитие тяжелых патологий в будущем. Пациенты пожилого возраста от гипертензии страдают чаще всего, это обусловлено изношенностью артерий, сердечной мышцы, наличием сопутствующих патологий внутренних органов. Своевременная терапия позволяет предотвратить развитие инсульта, инфаркта, проблем с сердцем, сосудами. В домашних условиях можно помочь себе следующим образом: Если соблюдать указанные рекомендации, можно улучшить качество жизни, избежать сложных патологий и летального исхода от инфаркта, инсульта. Чтобы не допустить высокого АД в любом возрасте, нужно вести здоровый образ жизни. Он включает в себя: Грамотное отношение к своему здоровью, правильное питание и активные занятия спортом позволят предотвратить развитие гипертензии, ее осложнений. Гипертония, к сожалению, всегда приводит к инфаркту или инсульту и смерти. Только постоянный прием гипотензивных лекарств мог позволить человеку жить. Бокерия Л.А. рассказал о лечении гипертонии в 2019 году. Рейтинг автора Написано статей otgipertonii.ru Бесспорно, гипертония приносит массу неудобств в жизнедеятельности каждого человека. К сожалению, этот коварный недуг так распространен, что кажется, каждый второй человек испытывает от него неудобства. Нередко при начинающихся симптомах можно догадаться, что организму требуется помощь обычно все «списывается» на усталость. Гипертонией страдают люди разного возраста, и к лечению надо подходить очень ответственно Но после, когда человек узнает, что его организму необходима поддержка, он задается вопросом, как бороться с гипертонией. Отрицательные симптомы, которые возникают при этом недуге, мешают полноценно спать и работать. Ведь обычно сначала появляются головные боли, и снижается работоспособность, а в дальнейшем, если не обращать на это внимание, все перерастает в более серьезную проблему. Справляться с таким коварным недугом можно, если рассмотреть проблему подробно и выявить степень развития заболевания. Ведь если человек просто принял снижающие давление таблетки – это не выход из ситуации. Необходимо тщательнее разобраться в проблеме состояния организма. В домашних условиях можно прибегнуть к народной медицине, но прежде нужно разобраться в гипертонических стадиях развития этого заболевания. Дело в том, что когда ситуация запущена, народные средства могут быть бессильны и поэтому старания избавиться от симптомов могут быть просто напрасными. Частые головные боли могут быть признаком начала гипертонии Обычно начальная стадия заболевания, как правило, сопровождается слабыми, но частыми головными болями, быстрой утомляемостью, повышением артериального давления и если вы просто снизили давление, и это вам помогло – это не выход и не решение ситуации. Ведь побеждают недуг, только когда симптомы не возвращаются. Иначе состояние может перерасти в сложную форму. Начнутся более сильные головные боли, которые могут сопровождаться головокружениями и обмороками. Многие борются с такими признаками и не подозревают, что все это чревато серьезными последствиями, которые могут перерасти в инсульт и другие, опасные для человека заболевания. Гипертония и как с ней бороться – эти вопросы на сегодня по статистике тревожат почти 20% населения страны. Исходя из чего, самостоятельно без врачебной практики заключения лучше не делать и ничего не предпринимать. Потому что многие люди говорят, что уменьшили свой показатель давления и не подозревают, что тем самым могут нанести вред своему организму. Давать рекомендации по лечению гипертонии должен квалифицированный врач В первую очередь должен стоять вопрос как справиться с гипертонией, а не снижать давление и тем самым наносить здоровью вред. Безусловно, грамотно проконсультировать по таким вопросам сможет только профессиональный специалист. Ведь нередко пациенты говорят, мы боремся с давлением, принимая тот или иной препарат, а то, что он оказывает на их организм негативные воздействия, даже не подозревают. Конечно, происходит это от незнания врачебной практики. Именно поэтому без помощи врача порой просто не обойтись. Подсказать, как победить гипертонию может только доктор. Без соответствующих знаний и опыта решить проблему не удастся. Обычно побеждают недуг те, кто действительно прислушивался к советам специалистов и выполнял их назначение. Прием некоторых препаратов может быть несовместим и каждый человек не в силах это знать. Нельзя принимать таблетки бесконтрольно, так как не все препараты сочетаются между собой Борьба с гипертонией необязательно должна происходить медикаментозно. Существует масса других способов, но это в том случае, если стадия развития начальная, потому что в противном случае такое лечение может оказаться просто «слабым». Например, для стабилизации давления можно прибегнуть к помощи такого овоща, как свекла. Причем применять сок этого растения разрешено при любой стадии заболевания, необходимо только соблюдать дозировку. Некоторые пациенты уверены, что если они будут принимать свекольный сок, то болезнь отступит, однако стоит помнить, что боролась с болезнью и избавилась от недуга – это разные вещи. На запущенных стадиях свекольный сок идет в совокупности с назначенным медикаментозным лечением, потому что такое средство просто не в силах справиться с развивающимся недугом самостоятельно. При гипертонии полезно пить свежевыжатый свекольный сок Для гипертоника замечательным помощником может выступить подсолнух, потому что его семена насыщены никотиновой кислотой, которые оказывают неоценимые действия при данном заболевании. Для того чтобы приготовить целебное лекарство из семян следует подготовить стакан сырых неочищенных семечек, залить их литром холодной воды и поставить на огонь. Когда жидкость закипит огонь уменьшить и проварить отвар несколько часов. После этого настоять пока жидкость не станет комнатной температуры, и пить процеженным. Такая дозировка рассчитана на дневную норму. Регулярность приема окажет положительные действия и в скором времени поможет нормализовать давление. Причем следует отметить, что данное лекарство не выявляет никаких побочных эффектов. Также можно приготовить полезное средство из семян подсолнуха Как известно, такое растение, как подорожник для человека является настоящей находкой. Еще с детства зеленые листики знакомы каждому. Ведь растение обладает ранозаживляющими и обеззараживающими способностями и помогает организму с легкостью с ними справляться. Приготовленный настой из таких зеленых листиков при применении способен снизить холестерин, а также улучшить работу сердца и состояние сосудов. Для приготовления необходимо подготовить четыре столовых ложки зеленых листьев и стакан водки. Ингредиенты соединяют и настаивают в темном месте 15 дней. После того как настой готов его принимают по 30 капель трижды в день. Но для начала лучше снизить дозировку, чтобы проверить на совместимость организма и выявления аллергических реакций. Настой листьев подорожника помогает снизить давление Не стоит забывать и про такое уникальное средство, как мед. Такое угощение может совладать со многими проблемами человеческого организма, не исключением является и артериальное давление. Для того чтобы давление пришло в норму, необходимо съедать хотя бы чайную ложечку утром натощак. Также следует отметить, что сладкое средство способно снизить вязкость крови и успокоить нервную систему. Дополнительно необходимо знать, что мед благотворно влияет на работу почек, но при условии, что у человека нет аллергии на такое сладкое угощение. Нередко мед смешивают с брусникой. Для этого свежие ягоды давят, добавляют к ним необходимое количество сладкого средства и после, принимают по чайной ложке натощак утром перед завтраком. Мед также полезен при гипертонии Очень давно в Болгарии зародился рецепт луковичного отвара, который теперь широко известен всему миру. Недаром существует русская народная пословица про этот овощ. Для того чтобы приготовить целительное средство необходимо очищенную головку лука залить стаканом кипятка, желательно чтобы вода покрыла овощ и настоять в ночь. Утром натощак выпивается процеженная жидкость. Такой способ обычно широко используется при наличии высокого давления. Безусловно, положительный результат придет не тут же. Для восстановления организму потребуется определенное время. По отзывам пациентов, облегчение состояния происходит на третьей неделе приема отвара. Как победить гипертонию и что принимать, решать каждому человеку для себя индивидуально, но без помощи врача трудно определить степень развития заболевания, поэтому самостоятельно можно долго проходить различные курсы лечения, а результат будет стоять на месте. Можно приготовить средство от давления и на основе репчатого лука Исходя из чего, советы врачей остаются на должном уровне. Причем некоторые пациенты ждут молниеносного облегчения или выздоровления. Безусловно, это напрасно, тем более, если стадия запущена. Поэтому нужно набраться терпения и со всей серьезностью отнестись к своему здоровью. Что такое гипотония и как ее лечить, об этом подробно расскажут в этом видео: serdcedoc.com Гипертония – настоящий бич 21 века. По мере прогрессирования, болезнь сложно поддается лечению. Для нормализации и контроля артериального давления применяют ряд препаратов, которые, к сожалению, не всегда оказываются эффективными. Выход есть – это лечение гипертонии без лекарств, путем изменения образа жизни. Важно понимать, что немедикаментозная терапия как самостоятельное средство эффективна лишь на начальной стадии болезни. Лечение гипертонии без лекарств подразумевает изменение образа жизни таким образом, чтобы ликвидировать причины сачков артериального давления. Чтобы понять, как можно избавиться от проблемы, не прибегая к таблеткам, следует знать причины развития заболевания. Гипертония появляется у людей старшего возраста вследствие: Таким образом, гипертония – это следствие неправильного образа жизни. Важно понимать, что болезнь не появляется в одночасье. Ей предшествуют долгие годы несбалансированного питания и вредных привычек. Длительное пренебрежение собственным здоровьем выливается в проблемы сердечно-сосудистого характера. Нездоровый образ жизни рано или поздно скажется на давлении Говоря о гипертонии как вторичном симптоме заболеваний, выделяют следующие причины ее развития: Атеросклероз сосудов – это следствие высокого уровня «плохого» холестерина. Эндокринные расстройства, в том числе приобретенный сахарный диабет, развиваются вследствие неправильного питания, вредных привычек, частых стрессов и нарушения обмена веществ. Все эти факторы взаимосвязаны и берут начало именно из неправильного образа жизни. Лечение гипертонии без лекарств – это комплекс мероприятий, направленных на минимизацию негативных последствий неправильного образа жизни. Своевременное изменение отношения к собственному здоровью дает хороший результат в лечении артериальной гипертензии. Гипертония – это быстропрогрессирующее нарушение. Различают три степени заболевания, по мере повышения артериального давления: Отдельно выделяют предгипертонию – устойчивое повышение артериального давления в пределах 140 мм.рт.ст. Гипертония первой степени характеризуется устойчивым повышением артериального давления без поражения важных органов и рисков развития гипертонического криза. На этой стадии болезни практикуется немедикаментозное лечение и выбирается выжидательная тактика. Даже кардиологи говорят, что гипертония первой степени – это наиболее оптимальное время для проведения мероприятий, направленных на контроль АД без применения препаратов. На начальных стадиях гипертонии немедикаментозное лечение – в приоритете Начиная со второй степени, болезнь прогрессирует очень быстро и сопровождается патологическими изменениями в стенках сосудов. Гипертония 2 и 3 степени негативно сказывается на работе важнейших органов – почек, мозга, сердца. При повышении АД свыше 160 мм.рт.ст. без препаратов для контроля артериального давления не обойтись. Однако повысить эффективность лекарственной терапии помогают немедикаментозные методы. Сочетание консервативного лечения с немедикаментозным позволяет добиться устойчивого результата в вопросе нормализации артериального давления. Вывод – на начальной стадии болезни можно и нужно обходиться без таблеток, однако при прогрессировании болезни требуется комплексный подход. Лечение гипертонии без лекарств подразумевает: Для контроля артериального давления необходимо полностью пересмотреть свой образ жизни. Иногда этого недостаточно, поэтому на помощь приходят народные средства, понижающие артериальное давление. Для этого применяют отвары и настои растений, которые снижают тонус сосудов. Преимущество такого лечения заключается в его безопасности. Оно не имеет противопоказаний и подходит всем. Главный недостаток – это медленное действие. Изменение рациона не избавит от гипертонии за один день, так же, как и занятия спортом. То, что развивалось в течение десятилетий, нельзя привести в норму за считанные дни, поэтому, чтобы увидеть результат, необходимо запастись терпением. Распространенная ошибка пациентов – это прекращение лечения и возвращение к прежнему образу жизни при первых неудачах или, наоборот, при первом улучшении. Важно понимать, что гипертония требует кардинального изменения образа жизни, курсовое лечение при этом заболевании неэффективно. Выбрав немедикаментозное лечение, следует быть готовым к тому, что этих мер придется придерживаться на протяжении всей жизни. Все перечисленные методы должны стать образом жизни Первое, что необходимо предпринять на пути к выздоровлению – это полностью избавиться от вредных привычек. Чем раньше человек бросит курить, тем меньший вред будет нанесен сердечно-сосудистой системе. Принимать алкоголь при гипертонии нельзя. Допускается редкое употребление спиртного в небольших количествах. Обязательно следует нормализовать режим и рабочий график. На работу должно отводиться не больше 8 часов, на сон – не меньше 7. Важно придерживаться режима дня, уходить спать и просыпаться в заранее установленное время. Нервная система любит дисциплину, поэтому соблюдение режима пойдет на пользу здоровью. Главный враг сердечно-сосудистой системы – это стресс. Избавляться от него необходимо всеми возможными способами. Из немедикаментозных средств борьбы с этим состоянием – медитация, здоровы сон, вечерние прогулки перед сном. Если диагностирована артериальная гипертензия, вышеперечисленные способы позволят как избавиться от гипертонии без лекарств, так и не допустить ее развития, если применяются в профилактических целях. Среди методов лечения гипертонии без лекарств первое место занимает диета. Ее цели: Существуют специальные диеты для гипертоников – это стол №10 и его вариации, разработанная американскими диетологами схема питания Dash. Не обязательно использовать лечебную диету, схему питания можно составить самостоятельно. Основные принципы диеты для нормализации артериального давления: Минимизировать количество соли в рационе будет полезно и при лечении, и для профилактики гипертонии Соль задерживает жидкость в организме, что приводит к повышению вязкости крови. Результатом становится повышенный тонус сосудов, увеличенное давление крови на стенки артерий, повышенная нагрузка на сердце. Большое количество соли в рационе гипертоника провоцирует отеки. Полностью отказываться от соли не нужно, достаточно снизить ее потребление до 4 г в сутки. При этом учитываются скрытые соли в продуктах питания и специях, а не только то, что добавляется в еду во время приготовления. В рацион обязательно вводятся фрукты и овощи. Гипертоникам полезна пучковая зелень с мочегонными свойствами, например, зелень петрушки. Обязательно в рацион вводят цитрусовые, так как витамин С является природным антиоксидантом и укрепляет стенки сосудов и капилляров. Полезные напитки при гипертонии – это узвар, травяные чаи, чистая питьевая вода, свежевыжатые соки. Отказаться следует от крепкого чая, кофе, какао в больших количествах. Полезный напиток при гипертонии – это чай каркаде. Если его пить в холодном виде, он эффективно снижает артериальное давление. Кроме того, чай богат полезными микроэлементами, которые очень важны для здоровых сосудов. Следует уменьшить потребление мяса, полуфабрикатов, копченостей. Колбасу есть можно, но только вареную, предназначенную для диетического питания. Соленая и копченая рыба, мясо, бекон – все это под запретом. При выборе мяса предпочтение отдается диетическим нежирным сортам и птице. Гипертоникам полезны кисломолочные продукты, а вот от жирной молочной продукции следует отказаться. Также нельзя употреблять кондитерские изделия, на десерт лучше выбрать желе, компот, йогурт или кисель. Также допускаются пудинги, зефир и мармелад. Питание должно быть дробным. Пищу принимают часто, но небольшими порциями. При наличии лишнего веса внимание уделяется калорийности дневного рациона. По последним данным, снижение веса на 5-7 кг приводит к уменьшению артериального давления примерно на 10 мм.рт.ст. Это справедливо только для пациентов с ожирением, человеку с нормально массой чрезмерное похудение грозит проблемами со здоровьем. Как бороться с гипертонической болезнью без лекарств – зависит от значений артериального давления. При умеренном повышении артериального давления, когда показатель не превышает 150 мм.рт.ст., необходимо заниматься спортом. Регулярная физическая активность повысит выносливость и укрепит сердечно-сосудистую систему. Гипертоникам рекомендованы следующие виды активности: Йога – это лучший способ лечения гипертонической болезни без лекарств и препаратов, которая помогает быстро снять симптомы. Главное преимущество такого вида физической деятельности заключается в том, что йога эффективно воздействует на нервную систему, позволяя побороть стресс. Именно стресс становится причиной внезапных скачков давления. Кроме того, занятия йогой насыщают организм кислородом, так как выполнение всех упражнений требует внимательного контроля дыхания. Уникальность йоги в том, что она одновременно решает две задачи: воздействие на тело и снятие стресса Дыхательная гимнастика укрепляет сердце и нормализует тонус сосудов. Существует специальная программа дыхания, разработанная специально для гипертоников. Это программа разработана Стрельниковой, заниматься ею можно при любом артериальном давлении. Более того, именно дыхательная гимнастика является единственным допустимым видом деятельности при очень высоком артериальном давлении. Выполнять упражнения достаточно просто, если придерживаться рекомендаций. Каждое упражнение делается минимум по 25 раз. Важно дышать правильно – вдох должен быть резким и шумным, а выдох – плавным и медленным. Ежедневно следует делать по 500 вдохов и выдохов по методике Стрельниковой, сопровождая их специальными движениями. Поначалу это может показаться сложным, поэтому выполнять упражнения нужно по мере собственных сил, постепенно увеличивая их количество. Еще одним способом лечения гипертонии без лекарств являются занятия ЛФК, однако такой метод должен быть согласован с лечащим врачом. Заниматься лечебной физкультурой необходимо в поликлинике, в кабинете ЛФК под контролем специалиста. Одним из очень эффективных методов избавления от гипертонии без лекарств является бег. Врачи выяснили, что регулярные пробежки в умеренном темпе повышают выносливость сердца и сокращают риск инфаркта миокарда в 2,5 раза. Бегать нужно медленно, стараясь пробежать как можно большее расстояние. Рекомендуются ежедневные получасовые пробежки, во время которых пульс не должен превышать норму, поэтому рекомендуется обзавестись специальным устройством для его контроля. Во время бега важно контролировать пульс Несмотря на диету, занятия спортом, нормальный график и отсутствие стрессов, артериальное давление все равно может временами подниматься. Народные средства позволяют как лечить гипертонию без лекарств, так и успешно излечивают от высокого давления в моменты его внезапного повышения. Перечисленные средства следует принимать курсами по 3 недели. Важно помнить, что лекарственные растения могут стать причиной аллергической реакции, поэтому перед началом применения народных средств нужно исключить вероятность индивидуальной непереносимости отваров. Отвары и настои нужно принимать дозированно Различные добавки к питанию, покрывающие потребность организма в витаминах и микроэлементов, широко используются в повседневной жизни. При гипертонии рекомендуется ввести прием рыбьего жира, магния и витамина В6. Эти средства не являются лекарствами, однако эффективно лечат гипертонию и препятствуют прогрессированию заболевания. Рыбий жир повышает эластичность стенок сосудов, защищает сердечную мышцу от перенагрузок и положительно влияет на здоровье всего организма в целом. Его следует принимать курсами, по 30 дней. Можно пить как чистый рыбий жир, так и капсулы с этим веществом. Комбинация магния и витамина В6 снижает давление, защищает сердечно-сосудистую и нервную систему, снижает вероятность развития атеросклероза и предупреждает нарушения сердечного ритма. Принимать комбинацию этих двух веществ рекомендуется всем людям старше 50 лет как минимум дважды в год. Курс приема составляет один месяц. Существует еще много различных добавок к питанию, которые обещают избавить от гипертонии за месяц, однако все перечисленные средства проверены и безопасны. Эти витамины и микроэлементы кардиологи всегда рекомендуют пациентами с гипертонией. Взяв на заметку все перечисленные выше методы лечения, каждый сможет выбрать свою линию борьбы с гипертонией. Важно помнить, что при гипертонической болезни 2 и 3 степени, немедикаментозные методы должны дополнять, но не заменять медикаментозное лечение, назначенное врачом. gipertoniya.guru Содержание статьи: Гипертоническое заболевание – самое распространенное на сегодняшний день среди населения планеты. Препараты для борьбы с высоким артериальным давлением обязательно должен назначать только специалист. В основном это медикаментозные средства. Но есть и дополнительные, народные, которые помогут справиться с симптоматикой. Распространенность гипертонии зависит от многих факторов, например, от отношения каждого конкретного человека к своему здоровью, от уровня социально-экономического развития населения, а также иных факторов. Преклонный возраст тоже является причиной возникновения болезни. Но это, конечно, не говорит о том, что у каждого человека в возрасте может обязательно быть такое заболевание. Избыточное потребление пищевой соли – тоже фактор риска. Среди таких факторов есть и ожирение, диабет, атеросклероз и прочие. Определяется давление двумя показателями: У нормального здорового человека давление должно быть в пределах 140/90 миллиметров ртутного столба. Гипертонией считается заболевание, во время протекания которого давление постоянно повышенное. Многие и не догадываются о наличии болезни. Она может на протяжении длительного времени протекать без ярко выраженных симптомов. Большинство из тех, кто страдает на это заболевание, даже не подозревают о том, что оно у них есть. Если давление поднимается постепенно, то на это никто не обращает внимания, так как явно выраженных симптомов при этом не возникает, плюс есть своеобразные стадии гипертонической болезни. Это обычно бывает на первой стадии протекания болезни. Потому выявить ее можно только при регулярном обследовании. Рекомендуется раз в полгода посещать специалиста и проходить полное обследование. На второй стадии высокое давление стойкое. У пациента могут появляться: Обычно только на второй стадии протекания болезни человек обращается к доктору. Также давление может повышаться при сильном напряжении или волнении. Это называется гипертоническим кризом. На данной стадии с высоким давлением можно бороться как медикаментами, так и другими народными способами. Но тут следует отметить, что во время кризиса возможно появление осложнений, например, инсульта или инфаркта. Больному надо соблюдать диету, вести здоровый образ жизни, а также регулярно принимать препараты, которые назначает врач. На третьей стадии высокое давление у человека постоянное. Тут уже происходят изменения в сосудах, сердечной мышце. Также возможны нарушения в органах-мишенях (почках, печени, глазах, сердце, сосудах). Кризы могут длиться несколько дней. Часто случаются на этой стадии нарушения обращения крови в мозгу человека. Происходят временные параличи, инсульты. Может наступить инфаркт. Начинать постоянно следить за своим давлением надо в возрасте за 35 (мужчинам) и за 45 (женщинам). Делать такую процедуру надо минимум раз в полгода. При первых симптомах начала болезни (жар, усталость, головная боль и прочие), надо незамедлительно обратиться к доктору. Если давление поднимется выше 160 мм. рт. ст. то посетить специалиста надо незамедлительно. Как правильно мерить давление Для начала надо иметь специальный препарат. Перед проведением замера следует успокоиться, не пить напитки с содержанием кофеина, отказаться от нагрузки на организм за полчаса до процедуры замера. Надо сесть на стул и успокоиться. Локти следует положить на стол. Руки и ноги не следует перекрещивать. Во время замера нельзя смотреть ТВ, разговаривать или принимать пищу. Давление измеряется 2-3 раза. Среднее значение записывается в тетрадку. Важно эту процедуру делать каждый день в одно и то же время, например, вечером или утром. Удержание давления Сегодня есть много медикаментозных препаратов, которые помогают человеку держать давление в норме. Также есть и некоторые растения, которые помогут справиться с симптоматикой. Лекарственные препараты надо принимать только по рецепту специалиста. Также следует придерживаться во время приема режима. Не делать длительных перерывов при приеме. О любых нарушениях и осложнениях следует сразу же сообщать врачу. На всех стадиях заболевания рекомендуется употреблять чеснок или препараты на его основе, так как влияние чеснока на артериальное давление всегда благоприятное. Подойдет также и лук. Эти овощи представляют собой совокупность полезных веществ и минералов, а также витаминов, которые проверены временем. Можно употреблять с лечебной целью только свежий чеснок, который хранился на протяжении короткого времени. Если продукт пролежит 3-4 месяца, то некоторые его полезные свойства теряются или значительно уменьшаются. Из чеснока можно также делать настойки, чтобы бороться с повышенным давлением. Продуктом, который поможет снизить давление, является вода. Гипертоники знают о таких ее особенностях, а потому стараются пить реже на протяжении дня. Если воды будет в организме много, то давление увеличится. Среди продуктов, которые помогут бороться с повышенным давлением, есть также и такие: Наиболее действенной является свекла и ее сок. После приема этого продукта давление будет понижаться постепенно (на протяжении нескольких часов). То, что эффект от продукта длится долго – важно. Также после употребления свеклы или ее сока организм получит и массу других полезных веществ, в отличие от фармакологических средств, которые, к тому же, часто имеют побочные эффекты. Эффект от бананов также хорош. В них содержится много калия, который улучшает обменные процессы в организме и способствует выведению лишней жидкости с организма. Какао тоже относится к тем продуктам, которые помогут снизить давление. Таким же качеством, соответственно, обладает и шоколад, в котором какао тоже содержится. Гипертоникам полезно есть эти продукты. Борьба с повышенным давлением может также осуществляться и при помощи ягод это может быть: Настой или сок этих ягод надо принимать по несколько раз в день. Предварительно желательно проконсультироваться со специалистом, который и назначит дозировку. Эффективно действует на снижение высокого давления и вино из этих ягод. При этом следует учесть, что мякоть рябины улучшает свертываемость крови, а потому для лечения рекомендуется использовать продукты, которые ее содержат в малом количестве: Пить их можно каждый день для профилактики, но не боле 2-х недель подряд. Далее, после десятидневного перерыва, принимать продукт можно опять. Борьба с высоким давлением на основе этих препаратов должна быть регулярной. В таком случае положительный эффект наступит быстрее. Снизить давление также поможет: Также важно обратить внимание на свой рацион. Продукты надо употреблять не калорийные и богатые на питательные вещества. Нужно чтобы в них было много белка, углеводов и жиров. Всё это можно просмотреть на этикетке. Рацион также надо сделать более разнообразным. Это будет способствовать его сбалансированности. Рекомендуется не употреблять на протяжении длительного времени одинаковых продуктов. Вегетарианство возможно только после консультации со специалистом. В меню должно появляться больше: Употребление сладких напитков, жира и соуса следует ограничить. Сахар, кондитерские изделия, слойки, мороженное тоже надо по возможности полностью исключить из своего рациона или уменьшить их количество. Пищу желательно готовить на пару, запекать или отваривать. В нее меньше следует добавлять поваренной соли, сахара и различных масел. Использовать рекомендуется такое масло: Молочные продукты надо выбирать такие, в которых содержится мало жира. Обычный хлеб следует заменить цельнозерновым. Для приготовления каш модно применять неочищенные злаки. Зная эти моменты, вам будет проще предупредить болезнь, а также поддерживать своё артериальное давление в требуемых пределах. Видео в этой статье расскажет об эффективных методах лечения. Укажите своё давление gipertonija.ru Низкий уровень гемоглобина является распространенным результатом анализов крови. Гемоглобин (в бланках анализов может обозначаться как Hb или Hgb) – это белок крови, который содержится в эритроцитах, переносящих кислород по всему организму. У многих людей имеется незначительное снижение уровня гемоглобина, что никак не влияет на самочувствие самого человека. Анемия – это более серьезное состояние, при котором кроме снижения уровня гемоглобина имеются еще и другие симптомы. Низким уровнем гемоглобина считается его содержание менее, чем 13,5 грамм на децилитр крови (или 135 грамм на литр крови) у мужчин и менее, чем 12 грамм на децилитр крови (или 120 грамм на литр крови) у женщин. У детей значения нормального и пониженного уровня гемоглобина зависит от возраста и пола. Легкое снижение уровня гемоглобина в периферической крови не всегда является признаком заболевания. Для некоторых людей данное состояние может быть вариантом нормы. Низкий уровень гемоглобина может быть связан с различными заболеваниями или состояниями организма, которые приводят к уменьшению количества эритроцитов в периферической крови (эритроцитопения). Эритроцитопения может возникать из-то того, что: Заболевания и состояния, которые приводят к пониженному содержанию эритроцитов, а следовательно – к снижению уровня гемоглобина в крови: Заболевания и состояния, которые приводят к ускоренному разрушению эритроцитов, а следовательно – к снижению уровня гемоглобина в крови: Гемоглобин — один из важнейших элементов крови, он выполняет функцию переноса кислорода к тканям и клеткам организма, забирая из них углекислый газ. Факторы, влияющие на развитие анемии: Какие бывают уровни гемоглобина? Уровень гемоглобина в крови можно определить с помощью анализа крови, который назначает ваш лечащий врач — гематолог. Легкая степень недостаточности гемоглобина — определяется уровнем гемоглобина в крови до 90 г/ л. Как правило, при легкой степени анемии, пациенты не ощущают каких-либо ухудшений состояния организма. Возможно ощущение слабости и быстрой утомляемости. Средняя степень недостаточности гемоглобина — определяется уровнем гемоглобина в диапазоне от 70 до 90 г/л. Тяжелая степень недостаточности гемоглобина — определяется уровнем гемоглобина ниже 70 г/л., часто наблюдается утомляемость, потеря сознания и головные боли. У женщин возникают сбои в менструальном цикле, вплоть до отсутствия менструации. Кожа бледнеет, состояние волос и ногтей ухудшается, они становятся ломкими. Появляется ощущение холодных рук и ног. Низкий уровень гемоглобина влияет на работу всех органов, такое состояние опасно для жизни. Если вы наблюдаете у себя симптомы анемии, ощущаете ухудшение состояния здоровья, обязательно обратитесь к врачу. Гематолог МЦ «САНАС» проведет осмотр и назначит необходимое обследование, по результатам которого назначит правильное лечение. Только профильный специалист — гематолог, может назначить правильное лечение, прописать диету для повышения уровня железа в крови. Может быть рекомендовано добавление в рацион красного мяса, морепродуктов, гречихи и фруктов с высоким содержанием витамина C, а также назначит необходимые пациенту лекарственные препараты. Обычный курс лечения длится от нескольких недель до месяца. Как добраться в медицинский центр 1-й Нагатинский проезд, дом 14. от метро Нагатинская: Из метро выход №4, автобусная остановка «Метро Нагатинская». Автобус 142 до остановки 1-й Нагатинский проезд. Перейти дорогу, идти вдоль Почты и Вестерн Юнион по Проектируемому проезду. Выйти к 1-му Нагатинскому проезду. Слева будет большое красное здание с балконом, подняться на балкон, там будет вывеска «ЭльКлиник». от метро Пражская: От м. Пражская доехать до м. Нагатинская. Из метро выход №5. Трамваи: 3, 16 до остановки 1-й Нагатинский проезд. Из метро выход № 4, автобусная остановка «Метро Нагатинская», автобус т8 до остановки 1-й Нагатинский проезд. от метро Анино: Из метро выход №4. Дойти до автобусной остановки «Метро Анино», сесть на автобус т40 до остановки 1-й Нагатинский проезд. метро Южная: От метро Южная доехать до метро Нагатинская. Из метро выход №4, к автобусу т8, или выход №5 к трамваям 3, 16. До остановки 1-й Нагатинский проезд. от метро Варшавская: От метро пройти к автобусной остановке и автобусам т40, 142, т8 до остановки «1-й Нагатинский проезд». от метро Нагорная: От метро Нагорная доехать до метро Нагатинская. Выход №4 к автобусам т8, 142, н8(ночной), т40, или выход №5 к трамваям 3, 16 до остановки «1-й Нагатинский проезд». от метро Тульская: Из метро выход №2, перейти Большой Староданиловский переулок, слева будет аптека «Ригла» и сеть магазинов. Пройти через парк к Даниловской часовне, повернуть направо и выйти к трамвайной остановке «Серпуховская застава». от метро Царицыно: От Царицыно доехать до метро Каширская, дойти до автобусной остановки. Сесть на автобус т71, Доехать до остановки «1-й Нагатинский проезд». от метро Орехово: От метро Орехово доехать до метро Каширская, выход №4, повернуть направо, пройти памятник Г.К. Жукову, дойти до автобусной остановки. Сесть на автобус т71, Доехать до остановки «1-й Нагатинский проезд». от метро Домодедовская: Из метро выход №12, слева будет автобусная остановка. Сесть на автобус т71. Доехать до остановки «1-й Нагатинский проезд». от ж/д станция Чертаново: От станции перейти дорогу, пройти вдоль Проектируемого проезда к Дорожной улице, повернуть налево, идти к автобусной остановке «Центр боевых искусство». Автобусы: 683, 225, 241. Доехать до остановки «Метро Варшавская». Перейти дорогу, пройти к автобусной остановке и автобусам т40, 142. от метро Коломенская: Из метро перейти дорогу и пройти Билайн и Юнистрим к остановке «Метро Коломенская». Сесть на 47, 49 трамвай, доехать до остановки «Ювелирный завод». Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник». Из метро выход №7, к автобусной остановке «Метро Коломенская». Автобусы: 751, 351. Доехать до остановки «Нагатинская набережная, 10». Пройти вдоль набережной до автозаправки «Татнефть» и шлагбаум. Пройти до жилого дома и повернуть налево. Выйти на 1-й Нагатинский проезд. Пройти кофейню «Глафира» до светофора. Перейти дорогу. Пройти вперед и выйти к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник». Из метро выход №5, справа будет автобусная остановка. Автобусы: 901, 299, 608, т71. Доехать до остановки «1-й Нагатинский проезд». Пройти Пятерочку (будет слева), повернуть налево к Почте и Вестерн Юнион, идти прямо по Проектируемому проезду. Выйти к 1-вому Нагатинскому проезду. Слева будет большое красное здание с балконом, подняться на балкон, там будет вывеска «ЭльКлиник». от метро Технопарк: От Технопарка доехать до метро Коломенская, выход №1, пройти «Французскую выпечку», выйти к трамвайной остановке. Сесть на 47, 49 трамвай, доехать до остановки «Ювелирный завод». Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник». от метро Автозаводская: От метро Автозаводская доехать до метро Коломенская, выход №1, пройти «Французскую выпечку», выйти к трамвайной остановке. Гемоглобин — это элемент крови, который выполняет функцию транспортировки кислорода к тканям и клеткам, забирая углекислый газ обратно в легкие. Этот белок содержится в эритроцитах — красных кровяных тельцах, однако эритроциты выступают лишь «транспортом», тогда как гемоглобин — контейнер с кислородом. Любые изменения в показателях гемоглобина — это не причина болезни, а ее следствие. А вот причин может быть множество, начиная с неправильного питания до действительно серьезных заболеваний. А результат — анемия, низкий уровень гемоглобина. Развитие анемии вызывают следующие причины: Кроме этого, к признакам низкого гемоглобина можно отнести: Низкий уровень гемоглобина опасен, если его не лечить — это приведет к нарушениям в работе всех органов. Прежде всего, если наблюдаются симптомы анемии или вы хотите пройти плановое обследование, стоит обратиться к терапевту или гематологу. Врач проведет осмотр и назначит необходимые анализы — чаще всего это анализ крови. После получения результатов и сбора анамнеза врач сможет назначить правильное лечение, направить к необходимому узконаправленному специалисту или на дополнительные исследования при необходимости. Лечение низкого гемоглобина зависит от вида анемии и причин, которые ее спровоцировали. Это может быть диета, прием витаминов, биодобавок, лекарственных препаратов и тому подобное. Только врач может определить причину и назначить необходимое лечение. Звоните по номеру (067) 127-03-03, (044) 490-25-03 или заполните форму на сайте, чтобы записаться к терапевту или гематологу. Смежные направления: Поделиться новостью: Автор статьи: Мы часто сталкиваемся с тем, что доноры приходят к нам на донацию, а при обследовании выясняется, что у них низкий уровень гемоглобина. Доноры спрашивают, как правильно питаться между донациями, чтобы поднять уровень гемоглобина до необходимой нормы. Необходимо употреблять продукты с высоким содержанием железа, так как дефицит железа является наиболее распространенной причиной низкого уровня гемоглобина. Летом многие отказываются от мяса, в пользу «легкой» пищи. В таком случае рекомендуем употреблять следующие овощи: — шпинат, свеклу, тофу, спаржу, брокколи, зеленый горошек, помидоры, сладкий перец, цветную капусту, картофель, фасоль; — яблоко, гранат, абрикос, арбуз, апельсины, клубнику, виноград, банан, персик, хурму, шелковицу, личи, киви, смородину; — финики, миндаль, изюм, чернослив, семена тыквы, сушеные бобы, крапиву, зародыши и ростки пшеницы, арахис, сою, бобовые (соевые орехи, красную фасоль, нут, горох, черные бобы), чечевицу, коричневый рис, темный шоколад, цельные зерна, йогурт, семена кунжута. Увеличьте потребление фолиевой кислоты. Источниками фолиевой кислоты являются зеленые листовые овощи, авокадо, рис, зародыши пшеницы, говядина, арахис, бананы, брокколи, куриная печень, рис, свёкла. Такой вопрос часто задают пациенты, но ответить на него однозначно не возможно. Нужно знать причину, почему отмечается снижение гемоглобина. При уменьшении общего количества гемоглобина, чаще всего проявляющееся уменьшением его концентрации в единице объема крови, мы говорим о наличии у человека анемии, точнее малокровия. Основной причиной понижения уровня гемоглобина является дефицит железа, который может возникнуть при снижении его общего содержания в организме. Причинами дефицита железа, в свою очередь, могут быть: Недостаточное содержание железа в рационе обычно бывает связано с преобладанием в нем растительной пищи. Железодефицитная анемия развивается при нарушении всасывания железа в кишечнике. К такому состоянию могут привести различные патологические изменения двенадцатиперстной кишки и верхних отделов тонкой кишки. Нарушение всасывания железа может возникать после операций на желудке и двенадцатиперстной кишке, удалении части тонкой кишки. В то же время, если при поражениях желудочно-кишечного тракта не страдают желудок и верхний отдел тонкого кишечника, всасывание железа обычно не нарушается. Косвенными причинами нарушения всасывания железа могут стать хронический панкреатит, атрофический гастрит. Всасывание железа может снижаться из-за избыточного содержания в пище ингибиторов всасывания железа – кальций, фосфаты, оксалаты и др. Наиболее частой причиной железодефицитной анемии являются кровопотери, особенно длительные, постоянные, хотя и незначительные. Встречаются анемии, связанные с дефицитом в организме витамина В12 или (и) фолиевой кислоты. Дефицит витамина В12 в организме может наступить в результате нарушения его всасывания: Снижение концентрации гемоглобина может быть вызвано преждевременной гибелью эритроцитов, увеличением скорости разрушения эритроцитов. Такое состояние наблюдается при некоторых иммунных нарушениях (ревматойдный артрит, красная волчанка и др.), длительных инфекционных заболеваниях (гепатиты, пневмонии, туберкулез, хронический пиелонефрит и другие), в результате воздействия лекарств и химических веществ окислительного действия, ядов (укусы змей, пауков, пчел), термических поражений, инфекционных факторов, и др. Коррекцию уровня гемоглобина проводят с учетом причины развития анемии. Важной задачей лечения является устранение основного заболевания. Поэтому при определении в крови низкого гемоглобина необходимо пройти целый ряд обследований, чтобы выяснить какая именно это анемия (железодефицитная, В12-дефицитная, связанная с дефицитом фолиевой кислоты, гемолитическая и др.). Далее необходим тщательный диагностический поиск причин малокровия: фиброгастродуоденоскопия, рентгенологическое исследование желудочно-кишечного тракта, УЗИ, обследование кишечника, анализ кала на кровь и яйца гельминтов. Лечение хронической железодефицитной анемии у людей должно быть консилиумным. Под этим мы понимаем участие в диагностике и лечении различных специалистов в зависимости от причин, вызвавших железодефицитную анемию (хирург, терапевт, проктолог, эндоскопист, диетолог, уролог и другие). Только такой подход предполагает поиск и устранение причины заболевания. Прежде всего, это касается кровопотерь. Противоанемическая терапия при не устранённых, даже необильных кровопотерях не дает стойкого эффекта. В лечении анемии важная роль отводится питанию. Чтобы повысить уровень гемоглобина, рекомендуется употреблять в пищу печень, почки, сердце, белое мясо курицы. Из круп отдайте предпочтение гречке, фасоли, чечевице, гороху и другим бобовым. Среди овощей лучше всего есть томаты, молодой картофель, лук, тыкву, салат. Полезна любая зелень (петрушка, одуванчик, шпинат, укроп). Богатые железом фрукты: лучше зеленые сорта яблок, бананы, гранат, абрикосы, персики, сливы, хурма и айва. Обязательно нужно пить соки: гранатовый, свекольный, морковный. Конечно, лечение анемии всегда включает назначение лекарственных препаратов. Невозможно устранить железодефицитную анемию без препаратов железа, лишь диетой, включающей много железа. Всасывание железа из пищи ограничено, его максимум 2,5мг/сут. Из лекарственных препаратов железа его всасывается в 15-20 раз больше. Тем не менее, пища должна быть полноценной, содержать достаточное количество хорошо всасываемого железа и белка. Лучше препараты железа принимать совместно с аскорбиновой кислотой. Последняя улучшает всасывание железа в кишечнике. Поскольку пища значительно снижает всасывание неорганического железа, более эффективным оказывается прием таблеток перед едой. В виде инъекций препараты железа вводят лишь при наличии специальных показаний. Необходимо помнить, что необоснованное применение препаратов железа способно вызвать тяжелые побочные эффекты. Даже относительно небольшая передозировка может проявляться тошнотой, рвотой, диареей, болью в животе, понижением артериального давления, общей слабостью и другими неприятными симптомами. Для профилактики анемии, связанной с недостаточностью витамина В12 или фолиевой кислоты, важно своевременно выявлять и лечить хронические заболевания желудочно-кишечного тракта. Лечение В12-дефицитной анемии предполагает устранение вызвавших ее причин: при глистной инвазии необходимым условием излечения является дегельминтизация, при изменении кишечной флоры и диарее применяются ферментные и закрепляющие средства, диетическое питание. Ну, а основное лечение – инъекции витамина В12. Как правило, спустя несколько дней после начала курса инъекций удается заметно повысить уровень гемоглобина в крови. И так, в этой статье разобраны только некоторые анемии, на самом деле их значительно больше. Каждый случай пониженного гемоглобина в крови предполагает проведение тщательного обследования. Проблем с повышением гемоглобина не возникает, если точно установлена причина анемии. Правда некоторые анемии требуют довольно длительного курса лечения, а иногда и проведение курсов профилактического лечения. Токарева Ирина Викторовна руководитель Городского гериатрического центра Но что это означает, знают немногие. Отчего снижается гемоглобин, появляется дефицит железа и какое лечение в этом случае рекомендуют врачи? На эти вопросы отвечает наш эксперт – врач-гематолог Людмила Папуша. Что такое анемия? Девять человек из десяти ответят: малокровие. Это понятие настолько прижилось в обиходе, что над его расшифровкой никто и не задумывается. Но «мало» вовсе не означает, что крови в вашем теле не хватает. С ее количеством как раз все в порядке. Проблемы с «качеством»: при анемии в крови не хватает полноценных эритроцитов – красных кровяных телец. А они содержат гемоглобин, который отвечает за «доставку» кислорода в каждую клеточку тканей организма. Анемия может быть наследственной болезнью крови, а может, и временным «аномальным» состоянием. Например, когда организм испытывает дефицит витамина В12, фолиевой кислоты, после травмы с большой кровопотерей и т. д. Но 90% анемий – это так называемые железодефицитные: само название говорит о том, что организму не хватает железа. Почему? Попробуем разобраться. При железодефицитной анемии нарушается баланс: потери железа в организме превышают его всасывание. Это бывает у детей в периоды быстрого роста (на втором году жизни и в подростковом возрасте) или из-за заражения глистами. Анемия – частая спутница беременных и кормящих женщин, у которых потребности в железе резко увеличиваются – ведь приходится «делиться» им с ребенком. Но самая частая причина дефицита железа у взрослых – часто повторяющиеся небольшие кровотечения (от 5–10 мл в сутки). Нередко мы сами обворовываем себя: разгрузочные дни, самостийные диеты – очень короткий путь к дефициту железа. Анемия – не грипп: заразился и заболел. Она развивается медленно, и долгое время человек даже не подозревает, что «процесс пошел». А поймать анемию важно на старте, тогда и справиться с ней будет несравнимо легче. Тревожных симптомов этой болезни немало, но важно знать об основных – это светлый цвет языка и десен, ломкость ногтей, общая слабость. У пожилых людей анемия может вызывать одышку, учащенное сердцебиение, нарушения мозгового кровообращения – потемнение в глазах, шум в ушах, головокружения. Подозрения на анемию возникают у врача, когда у пациента общий анализ крови показывает пониженный уровень гемоглобина в крови и снижение количества эритроцитов. Смотрите также: Витамины для пожилых людей старше 80 лет → Диагностика начинается с анализов крови. Например, чтобы установить железодефицитную анемию, нужно проверить уровень сывороточного железа крови. При подозрении на дефицит витамина В12 – определить его уровень в крови, а при нехватке фолиевой кислоты – ее уровень в сыворотке крови и эритроцитах. Но будьте готовы к тому, что потребуется гораздо больше анализов и придется пройти обследования, например желудка и кишечника, а женщине провериться у гинеколога. Анемии у взрослых людей для врача всегда сигнал к тому, чтобы начать поиск основного заболевания, потому что, как правило, анемия – лишь его попутчик. Считается, что лучший способ поднять уровень гемоглобина – есть больше продуктов, содержащих железо. На самом деле это не так. Потому что железо – разное. Действительно, во многих фруктах и овощах, в бобовых железа много, но усваивается оно плохо. Как и из печени, где соединения железа представлены в виде сложных белков, которые организму «забрать» непросто. Лучше всего усваивается так называемое гемовое железо, содержащееся только в мясе и птице. Но чтобы оно усвоилось, важно и то, с чем мясо есть. Например, если на гарнир макароны или каши – железа усвоится гораздо меньше: в злаках содержатся фитаты, которые его связывают. Отличный партнер мясных блюд – овощные гарниры из кабачков, брокколи, лука, зелени (они содержат вещества, стимулирующие кроветворение). Затрудняет усвоение железа и кальций, поэтому молочные и мясные продукты плохо совместимы. Жиры угнетают кроветворение, так что жирные сорта мяса и рыбы и тем более сало исключаются. Помогают усвоению железа витамины, особенно С. Полезно каждый день пить апельсиновый и томатный соки. И ешьте больше фруктов и овощей: лучшие поставщики аскорбиновой кислоты – черная смородина, цитрусовые, киви, болгарский сладкий перец. Зимой, когда содержание витамина С в свежих фруктах и овощах резко падает, отлично восполняют его квашеная капуста и настой шиповника. Если при повторных анализах крови гемоглобин остается на том же уровне или продолжает снижаться, необходимо переходить на препараты железа. Для детей они выпускаются в форме драже, капсул, сиропов (есть и растворы для инъекций). Для взрослых – в таблетках и инъекционные. Существуют монокомпонентные препараты – то есть те, которые содержат только железо (их назначают обычно тем, кто страдает аллергией) и комбинированные, где железо сочетается с различными витаминами, способствующими его лучшему усвоению. Инъекции врач может назначить в тех случаях, если резко нарушено усвоение железа в кишечнике (при воспалительных заболеваниях кишечника, сильных поносах). Но у нас, как правило, предпочтение отдают таблеткам. Потому что, с одной стороны, железо «в уколе» усваивается хуже, с другой (парадокс!) – можно переборщить с его дозировкой. Что тоже нехорошо. Потому что железо, раз попав в организм, само из него не выводится, а лежит в так называемых «депо». Лишнее запасное железо может спровоцировать развитие сахарного диабета, тяжелые заболевания печени, сердца и даже рака молочной железы. Чтобы таблетки хорошо работали, важно правильно их принимать. Лучше всего – во второй половине суток, именно в это время железо поглощается активнее. И не позднее чем за час до еды, – попав в кишечник, оно должно всасываться, не контактируя с пищей. Длительность лечения зависит от степени тяжести анемии. В период приема железосодержащих препаратов стул может быть темного цвета – это нормально. После месяца лечения делают контрольный анализ крови. Если за это время уровень гемоглобина не повысился или продолжает снижаться, врач приостанавливает лечение и направляет пациента на новое обследование, так как диагноз нужно уточнять – возможно, анемия вызвана не дефицитом железа, а другими причинами. Если вы много курите, у вас может быть анемия, несмотря на то, что анализ крови показывает: уровень гемоглобина в норме. А происходит это потому, что моноокись углерода, содержащаяся в сигаретах, соединяется с гемоглобином и образуется его особая форма. Такой гемоглобин не способен переносить кислород. И чтобы восполнить его нехватку, организм увеличивает выработку гемоглобина, его уровень высок, но толку от этого мало. Если болезнь или состояние влияет на выработку в организме красных кровяных телец, уровень гемоглобина может упасть. Меньшее количество эритроцитов и низкий уровень гемоглобина могут вызвать у человека анемию. Анемия — это заболевание крови, которое возникает, когда в крови человека недостаточно гемоглобина. Когда у человека развивается анемия, его называют «анемичным».»Существует несколько различных типов анемии. Некоторые типы вызывают только легкие проблемы со здоровьем, а другие — гораздо более серьезные. Каждый тип анемии возникает из-за одного из следующих факторов: Ваше тело использует железо для производства гемоглобина.Недостаток железа в организме — наиболее частая причина анемии. Это называется железодефицитной анемией. Если вы не получаете достаточно железа, ваше тело не может вырабатывать гемоглобин. Факторы, которые могут снизить запасы железа в вашем организме, включают следующие: Существует ряд симптомов, которые встречаются при всех типах анемии, в том числе: Последний раз проверял медицинский работник Cleveland Clinic 02. Получите полезную, полезную и актуальную информацию о здоровье и благополучии Клиника Кливленда — некоммерческий академический медицинский центр. Анемия определяется как низкое количество эритроцитов. При обычном анализе крови анемия определяется как низкий уровень гемоглобина или гематокрита.Гемоглобин — это основной белок в красных кровяных тельцах. Он переносит кислород и доставляет его по всему телу. Если у вас анемия, уровень гемоглобина тоже будет низким. Если он достаточно низкий, ваши ткани или органы могут не получать достаточно кислорода. Симптомы анемии, такие как усталость или одышка, возникают из-за того, что ваши органы не получают того, что им нужно для работы должным образом. Анемия — наиболее распространенное заболевание крови в США. Существует много видов анемии. У всех разные причины и методы лечения.Некоторые формы — например, легкая анемия во время беременности — не вызывают серьезного беспокойства. Но некоторые типы анемии могут отражать серьезное основное заболевание. Признаки анемии могут быть настолько легкими, что вы можете их даже не заметить. В определенный момент, когда количество клеток крови уменьшается, часто развиваются симптомы. Существует более 400 типов анемии, и они разделены на три группы: Анемия Вызвано кровопотерей Вы можете потерять эритроциты из-за кровотечения.Это может происходить медленно в течение длительного периода времени, и вы можете этого не заметить. Причины могут включать: Анемия, вызванная снижением или нарушением выработки красных кровяных телец При этом типе анемии ваше тело может не вырабатывать достаточное количество кровяных клеток или они могут работать не так, как должны. Это может произойти из-за того, что с вашими эритроцитами что-то не так, или из-за того, что у вас недостаточно минералов и витаминов для нормального образования красных кровяных телец. Состояния, связанные с этими причинами анемии, включают: Проблемы с костным мозгом и стволовыми клетками могут препятствовать выработке достаточного количества эритроцитов в организме.Некоторые стволовые клетки в костном мозге, который находится в центре ваших костей, разовьются в эритроциты. Если стволовых клеток недостаточно, если они не работают должным образом или если их заменяют другие клетки, например раковые, у вас может развиться анемия. Железодефицитная анемия возникает из-за недостатка минерального железа в организме. Вашему костному мозгу нужно железо, чтобы производить гемоглобин — часть красных кровяных телец, которая доставляет кислород к вашим органам.Железодефицитная анемия может быть вызвана: Серповидно-клеточная анемия — это заболевание, которое в США поражает в основном афроамериканцев и латиноамериканцев. Ваши красные кровяные тельца, которые обычно имеют круглую форму, приобретают форму полумесяца из-за проблемы в ваших генах. Анемия возникает, когда красные кровяные тельца быстро разрушаются, поэтому кислород не попадает в органы. Красные кровяные тельца в форме полумесяца также могут застревать в крошечных кровеносных сосудах и вызывать боль. Витаминно-дефицитная анемия может возникнуть, когда вы не получаете достаточно витамина B12 и фолиевой кислоты.Эти два витамина необходимы вам для образования красных кровяных телец. Этот вид анемии может быть вызван: К другим причинам авитаминоза относятся лекарства, злоупотребление алкоголем и кишечник. болезни, такие как тропический спру. Анемия, связанная с другими хроническими состояниями обычно возникает, когда в вашем организме не хватает гормонов для выработки красных кровяных телец. К состояниям, вызывающим этот тип анемии, относятся: Анемия, вызванная разрушением красных кровяных телец Когда красные кровяные тельца хрупкие и не могут справиться со стрессом от путешествия по вашему телу, они могут лопнуть, вызывая так называемый гемолитический анемия. У вас может быть это состояние при рождении, или оно может появиться позже.Иногда причины гемолитической анемии неясны, но они могут включать: Полный анализ крови (CBC) позволит измерить ваши эритроциты, гемоглобин и другие части вашей крови. Ваш врач спросит о вашей семейной истории и вашей истории болезни после общего анализа крови. Ваше лечение будет зависеть от вашего типа анемии. Причин много, поэтому существует множество способов лечения. Когда у вас недостаточно здоровых эритроцитов, у вас заболевание, называемое анемией. Это означает, что в вашей крови уровень гемоглобина (Hgb) ниже нормы . Гемоглобин — это часть красных кровяных телец (эритроцитов), которая переносит кислород ко всем клеткам вашего тела.Анемия — частый побочный эффект у онкологических больных. Есть много разных причин, по которым у ракового человека может быть анемия. Некоторые частые причины: Некоторые факторы риска могут повысить вероятность анемии у человека, больного раком.К ним относятся: Анемия часто начинается медленно, поэтому сначала вы можете не заметить симптомы. По мере снижения уровня гемоглобина у вас могут появиться один или несколько из следующих симптомов: Анемия может варьироваться от легкой до опасной для жизни, в зависимости от уровня гемоглобина и симптомов, которые вы испытываете. Если у вас есть какие-либо из этих симптомов, немедленно сообщите об этом своему врачу или медсестре. Если вы не можете сразу связаться со своей онкологической бригадой, вам может потребоваться немедленная помощь в отделении неотложной помощи. Сообщите своей бригаде по лечению рака, если у вас есть другие проблемы со здоровьем, например, болезни сердца или легких, так как это может усугубить симптомы анемии.Во время лечения важно следить за анемией и ее симптомами. Сообщите своей онкологической бригаде, если у вас есть какие-либо из описанных здесь симптомов. Не забудьте упомянуть, как симптомы влияют на вашу повседневную жизнь. Это поможет вам получить необходимое лечение, когда оно вам понадобится. A Полный анализ крови (CBC) — это анализ крови, который измеряет уровень гемоглобина и другие характеристики эритроцитов (например, их размер). Вам также могут потребоваться другие тесты, чтобы помочь определить причину этого. Сюда могут входить: Ваш врач или медсестра могут использовать результаты этих тестов, а также вашу медицинскую информацию и медицинский осмотр, чтобы понять, что может быть причиной вашей анемии. Первое, что нужно знать врачу, — это степень тяжести вашей анемии. Анемия может повлиять на качество вашей жизни, и было установлено, что она сокращает выживаемость у людей, больных раком. Это может вызвать сильную усталость, потому что клетки вашего тела не могут получать достаточно кислорода.В некоторых случаях недостаток кислорода может быть достаточно серьезным, чтобы угрожать вашей жизни. Анемия также может заставить ваше сердце работать тяжелее. Так что, если у вас уже есть проблема с сердцем, анемия может усугубить ситуацию. Анемия также может затруднить нормальное дыхание, что затрудняет выполнение ваших обычных дел. Тяжелая анемия может означать, что вам придется отложить лечение рака или снизить дозу лечения. Ваша бригада по лечению рака может попытаться определить ваш риск серьезных проблем, связанных с анемией, на основе любых симптомов и уровня гемоглобина.Если у вас нет симптомов, они попытаются выяснить, насколько велика вероятность их появления в ближайшем будущем. Это будет основано на ряде вещей, в том числе: Если вам кажется, что у вас нет проблем с анемией, ваша команда по лечению рака будет внимательно следить за уровнем гемоглобина и спрашивать о симптомах каждый раз, когда вы посещаете офис. Анемию у онкологических больных обычно лечат в зависимости от причины. Иногда лечение анемии откладывает лечение рака до восстановления эритроцитов. В лечении анемии есть 2 основные цели: Наиболее распространенные методы лечения анемии у онкологических больных включают: Ваш врач рассмотрит результаты ваших анализов, симптомы, длительность этих симптомов, тип рака, лечение рака и другие факторы.Поговорите со своей командой по лечению рака о том, какое лечение вам подходит. Как и в случае любой медицинской проблемы, ожидаемая польза от лечения всегда должна перевешивать возможные риски. Если у вас низкий уровень железа, ваш врач может дополнить их таблетками железа или железом, вводимым через вены (вливание железа). Настои железа несут в себе риск аллергической реакции. Ваш врач обсудит с вами, какая форма железа лучше всего подходит для вашей ситуации. Ваш врач может также попросить вас есть больше продуктов, богатых железом.В пище содержится два типа железа: гемовое и негемовое. Гемовое железо содержится в продуктах животного происхождения. Гемовое железо легче усваивается организмом, чем негемовое железо. Примеры продуктов, содержащих гемовое железо: Негемовое железо содержится в продуктах растительного происхождения. Примеры продуктов, содержащих большое количество негемового железа, включают: Негемовое железо лучше всего усваивается организмом, если его есть одновременно с фруктами и овощами с высоким содержанием витамина С. Примеры продуктов с высоким содержанием витамина С включают Переливание клеток крови — безопасный и распространенный способ лечения анемии у онкологических людей. Это может помочь пациенту почувствовать себя лучше и помочь кислороду добраться до жизненно важных органов.Хотя переливание крови может очень быстро облегчить симптомы, иногда это временное облегчение в зависимости от причины анемии. Потребность в переливании крови зависит от степени тяжести симптомов и уровня гемоглобина. Переливание крови может быть выполнено, если уровень гемоглобина достигает определенного значения или если ваши симптомы слишком беспокоят. Переливание крови требует тщательного сопоставления сданной крови с кровью реципиента. Еще один способ лечения анемии у некоторых пациентов — это использование препаратов, которые заставляют организм производить больше красных кровяных телец. ЭСС действуют как гормон (называемый эритропоэтин ), вырабатываемый почками, чтобы помочь организму вырабатывать собственные новые эритроциты. Если один из этих препаратов рекомендован, ваш лечащий врач поговорит с вами о рисках и преимуществах этого препарата. Эти препараты могут вызывать очень серьезные побочные эффекты.Тем не менее, они могут помочь пациентам, получающим химиотерапию, повысить уровень гемоглобина и уменьшить количество переливаний крови. Это может привести к постепенному уменьшению симптомов, связанных с анемией. ЭСС даются в виде уколов под кожу, и время, которое проходит до начала работы, может быть разным для разных пациентов. В зависимости от типа вашей анемии, анемию также можно лечить с помощью витамина B12 или фолиевой кислоты. Поговорите со своим врачом о типе анемии, рекомендуемом лечении, а также о рисках и преимуществах лечения. (Последние 2 признака кровотечения, которое может быть причиной анемии.) Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс. Анемия возникает, когда количество здоровых эритроцитов в организме слишком мало. Красные кровяные тельца несут кислород ко всем тканям организма, поэтому низкое количество красных кровяных телец указывает на то, что количество кислорода в вашей крови ниже, чем должно быть. Многие симптомы анемии вызваны снижением доставки кислорода к жизненно важным тканям и органам организма. Анемия измеряется количеством гемоглобина — белка в красных кровяных тельцах, который переносит кислород из легких в ткани организма. Анемия поражает более 1,6 миллиарда человек во всем мире. Женщины и люди с хроническими заболеваниями, такими как рак, имеют самый высокий риск развития анемии. Пищевое железо, витамин B-12 и фолиевая кислота необходимы для созревания красных кровяных телец в организме. Обычно от 0,8 до 1 процента эритроцитов в организме заменяется каждый день, а средняя продолжительность жизни эритроцитов составляет от 100 до 120 дней. Любой процесс, который отрицательно влияет на баланс между производством и разрушением эритроцитов, может вызвать анемию. Причины анемии обычно делятся на те, которые уменьшают выработку эритроцитов, и те, которые увеличивают разрушение красных кровяных телец. Факторы, которые обычно снижают выработку красных кровяных телец, вызывая анемию, включают: С другой стороны, любое нарушение, которое разрушает красные кровяные клетки скорость быстрее, чем они сделаны, может вызвать анемию. Однако в целом дефицит железа — наиболее частая причина анемии.На ее долю приходится почти половина всех случаев анемии, и она является одним из основных нарушений питания во всем мире. Суточная потребность в витаминах и железе зависит от пола и возраста. Женщинам требуется больше железа и фолиевой кислоты, чем мужчинам, из-за потерь железа во время менструального цикла и развития плода во время беременности и кормления грудью. По данным Национального института здоровья, рекомендуемая суточная доза железа для взрослых в возрасте от 19 до 50 составляет: Люди с анемией выглядят бледными и часто могут жаловаться на простуду. Они также могут испытывать: Некоторые типы анемии могут вызывать воспаление языка, в результате чего язык становится гладким, блестящим, красным и часто болезненным. При тяжелой анемии может возникнуть обморок. Другие симптомы: Уровень кислорода в крови может быть настолько низким, что у человека с тяжелой анемией может случиться сердечный приступ. Если вы прошли медицинский осмотр и у вас анемия, ваши результаты могут показать: Людям с признаками или симптомами анемии следует обратиться за медицинской помощью, особенно при обмороке или болях в груди. Диагностика анемии начинается с изучения вашего анамнеза и семейного здоровья, а также физического осмотра. Может оказаться полезным семейный анамнез некоторых типов анемии, таких как серповидноклеточная анемия. История воздействия токсичных веществ дома или на рабочем месте может указывать на экологическую причину. Лабораторные тесты часто используются для того, чтобы помочь врачам выяснить причину анемии. Тесты для диагностики анемии включают: На основании результатов этих тестов врачи могут назначить дополнительные тесты, например: Лечение анемии зависит от того, что ее вызывает. Анемия, вызванная недостаточным количеством железа, витамина B-12 и фолиевой кислоты, лечится с помощью пищевых добавок. В некоторых случаях необходимы инъекции B-12, поскольку он не всасывается должным образом из пищеварительного тракта. Ваш врач и диетолог могут назначить диету, которая содержит необходимое количество витаминов, минералов и других питательных веществ. В некоторых случаях при тяжелой анемии врачи используют инъекции эритропоэтина для увеличения выработки красных кровяных телец в костном мозге.При кровотечении или очень низком уровне гемоглобина может потребоваться переливание крови. Долгосрочная перспектива анемии зависит от причины и реакции на лечение. Анемия поддается лечению, но может быть опасна, если ее не лечить. Обращайте внимание на этикетки продуктов питания и приобретайте поливитамины, чтобы получать рекомендуемое дневное количество железа. Обратитесь к врачу, если вы испытываете какие-либо симптомы анемии, особенно если она у вас есть в семейном анамнезе.Ваш врач, скорее всего, посоветует вам начать диету или режим приема добавок, чтобы увеличить потребление железа. Дефицит железа также может быть признаком более серьезных заболеваний, поэтому важно уделять внимание своему телу. В большинстве случаев простое изменение рациона или прием добавок железа могут решить вашу анемию. На этой странице: Воспалительная анемия, также называемая анемией хронического заболевания или ACD, представляет собой тип анемии, которая поражает людей с состояниями, вызывающими воспаление, такими как инфекции, аутоиммунные заболевания, рак и хроническая болезнь почек (ХБП). Анемия — это состояние, при котором в вашей крови содержится меньше красных кровяных телец, чем обычно. В ваших эритроцитах может быть меньше гемоглобина, чем обычно. Гемоглобин — это богатый железом белок, который позволяет эритроцитам переносить кислород из легких во все остальные части тела. Вашему организму нужен кислород для нормальной работы. При меньшем количестве эритроцитов или гемоглобина ваше тело может не получать достаточно кислорода. При воспалительной анемии у вас может быть нормальное или иногда повышенное количество железа в тканях вашего тела, но низкий уровень железа в крови.Воспаление может помешать вашему организму использовать запасенное железо для выработки достаточного количества здоровых эритроцитов, что приводит к анемии. Анемия воспаления также называется анемией хронического заболевания, потому что этот тип анемии обычно возникает у людей с хроническими состояниями, которые могут быть связаны с воспалением. Есть много видов анемии. Общие типы включают Воспалительная анемия — второй по распространенности тип анемии после железодефицитной анемии. 1 В то время как анемия воспаления может поражать людей любого возраста, пожилые люди с большей вероятностью болеют этим типом анемии, потому что у них больше вероятность хронических заболеваний, вызывающих воспаление.В Соединенных Штатах около 1 миллиона человек старше 65 лет страдают анемией воспаления. 2 Воспалительная анемия обычно бывает легкой или умеренной, что означает, что уровень гемоглобина в крови ниже нормы, но не сильно. Если анемия становится тяжелой, недостаток кислорода в крови может вызвать такие симптомы, как чувство усталости или одышка. Тяжелая анемия может стать опасной для жизни. У людей с ХБП тяжелая анемия может увеличить вероятность развития проблем с сердцем. Воспалительная анемия обычно развивается медленно и может вызывать незначительные симптомы или не вызывать их вовсе. Фактически, вы можете испытывать только симптомы болезни, вызывающей анемию, и не замечать дополнительных симптомов. Симптомы воспалительной анемии такие же, как и при любом типе анемии, и включают Эксперты считают, что когда у вас есть инфекция или заболевание, вызывающее воспаление, ваша иммунная система вызывает изменения в работе вашего тела, что может привести к анемии или воспалению. Воспаление, приводящее к анемии, может вызывать множество различных хронических состояний, в том числе У людей с определенными хроническими состояниями анемия может иметь несколько причин.Например В то время как анемия воспаления обычно развивается медленно, анемия критического состояния представляет собой тип анемии воспаления, который быстро развивается у пациентов, госпитализированных по поводу тяжелых острых инфекций, травм или других состояний, вызывающих воспаление. В некоторых случаях у пожилых людей развивается воспалительная анемия, которая не связана с основной инфекцией или хроническим заболеванием.Специалисты считают, что процесс старения может вызвать воспаление и анемию. Медицинские работники используют анамнез и анализы крови для диагностики анемии или воспаления. Медицинский работник спросит вас об инфекциях или хронических заболеваниях, которые могут привести к анемии или воспалению. Медицинские работники используют анализы крови для выявления признаков анемии, воспаления, других типов анемии или других проблем со здоровьем.Медицинский работник возьмет у вас образец крови и отправит его в лабораторию для анализа. позволяет проверить многие части и особенности вашей крови, в том числе Некоторые из этих и других анализов крови могут быть объединены в тест, называемый полным анализом крови.Мазок крови можно использовать для изучения размера, формы и количества эритроцитов в крови. Медицинский работник может также использовать анализы крови, чтобы проверить количество железа в крови и накопленного в организме железа. Эти тесты могут измерить Медицинский работник может диагностировать анемию или воспаление, если результаты анализа крови показывают, что у вас анемия, низкий уровень железа в крови и нормальный уровень железа, хранящегося в тканях вашего тела. Если результаты анализа крови показывают, что у вас воспаленная анемия, но причина неизвестна, врач может провести дополнительные тесты для поиска причины. Медицинские работники лечат анемию, вызванную воспалением, путем лечения основного состояния и лечения анемии лекарствами, а иногда и переливаниями крови. Медицинские работники обычно лечат анемию, вызванную воспалением, путем лечения основного состояния, которое вызывает воспаление. Если доступны методы лечения, которые могут уменьшить воспаление, они могут вызвать улучшение или исчезновение анемии. Например, прием лекарств для лечения воспаления при ревматоидном артрите может улучшить анемию. Медицинский работник может назначить стимулирующие эритропоэз агенты (ЭСС) эпоэтин альфа или дарбэпоэтин альфа для лечения анемии, связанной с ХБП, химиотерапевтического лечения рака или определенных методов лечения ВИЧ.ЭСС заставляют костный мозг производить больше эритроцитов. Медицинские работники обычно делают уколы ESA и могут научить вас делать эти уколы в домашних условиях. Медицинский работник может прописать препараты железа в виде таблеток или уколов, чтобы помочь ESAs работать. Если вы находитесь на гемодиализе, вы можете получать внутривенные (в / в) ЭСС и добавки железа во время гемодиализа. Узнайте больше о лечении анемии при ХБП. В некоторых случаях медицинские работники могут использовать переливание крови для лечения тяжелой воспалительной анемии.Переливание крови может быстро увеличить количество гемоглобина в крови и повысить уровень кислорода. Специалисты пока не нашли способа предотвратить анемию воспаления. Для некоторых хронических состояний, вызывающих воспаление, могут быть доступны методы лечения, чтобы уменьшить или предотвратить воспаление, которое может привести к анемии. Поговорите со своим врачом о методах лечения и следуйте плану лечения, который он рекомендует. Если у вас хроническое заболевание, которое вызывает анемию или воспаление, следуйте советам врача или диетолога о здоровом питании и питании. Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие компоненты Национального института здравоохранения (NIH) проводят и поддерживают исследования многих заболеваний и состояний, включая болезни крови. Клинические испытания — и другие виды клинических исследований — являются частью медицинских исследований, в которых участвуют такие люди, как вы. Когда вы добровольно принимаете участие в клиническом исследовании, вы помогаете врачам и исследователям больше узнать о болезнях и улучшить медицинское обслуживание людей в будущем. Исследователи изучают многие аспекты воспалительной анемии, включая новые методы лечения этого состояния. Узнайте, подходят ли вам клинические исследования. Вы можете найти клинические исследования воспалительной анемии на сайте www.ClinicalTrials.gov. В дополнение к поиску исследований, финансируемых из федерального бюджета, вы можете расширить или сузить область поиска, включив в нее клинические исследования, проводимые отраслью, университетами и отдельными лицами; однако NIH не рассматривает эти исследования и не может гарантировать их безопасность.Прежде чем участвовать в клиническом исследовании, всегда консультируйтесь со своим врачом. [1] Немет Э., Ганц Т. Воспалительная анемия. Гематологические / онкологические клиники Северной Америки. 2014; 28 (4): 671–681. [2] Френкель П.Г. Анемия воспаления: обзор. Медицинские клиники Северной Америки. 2017; 101 (2): 285-296. Анемия — наиболее распространенное заболевание крови, и, по данным Национального института сердца, легких и крови, от нее страдают более 3 миллионов американцев. Красные кровяные тельца несут гемоглобин, богатый железом белок, который присоединяется к кислороду в легких и переносит его в ткани по всему телу. Анемия возникает, когда у вас недостаточно эритроцитов или когда ваши эритроциты не функционируют должным образом. Он диагностируется, когда анализ крови показывает уровень гемоглобина менее 13,5 г / дл у мужчины или менее 12,0 г / дл у женщины. Нормальные значения для детей меняются с возрастом. Когда у вас анемия, вашему организму не хватает кислорода, поэтому вы можете испытать один или несколько из следующих симптомов: Многие люди подвержены риску анемии из-за неправильного питания, кишечных расстройств, хронических заболеваний, инфекций и других состояний.Наибольшему риску этого заболевания подвержены женщины во время менструации, беременные и люди с хроническими заболеваниями. Риск анемии увеличивается с возрастом. Если у вас есть одно из следующих хронических состояний, у вас может быть повышенный риск развития анемии: Признаки и симптомы анемии легко не заметить.Фактически, многие люди даже не осознают, что у них анемия, пока она не будет выявлена в анализе крови. Железодефицитная анемия — наиболее распространенный тип анемии. Это случается, когда в организме не хватает железа. Дефицит железа обычно возникает из-за кровопотери, но иногда может быть из-за плохого усвоения железа. Беременность и роды потребляют много железа и поэтому могут привести к анемии, связанной с беременностью. Люди, перенесшие операцию обходного желудочного анастомоза для похудения или по другим причинам, также могут иметь дефицит железа из-за плохой абсорбции. Витаминно-дефицитная анемия может возникнуть в результате низкого уровня витамина B12 или фолиевой кислоты (фолиевой кислоты), обычно из-за плохого питания. Пагубная анемия — это состояние, при котором витамин B12 не всасывается в желудочно-кишечном тракте. Анемия и беременность y — Узнайте о факторах риска и симптомах анемии во время беременности. Апластическая анемия — редкое заболевание, связанное с недостаточностью костного мозга, при котором костный мозг перестает вырабатывать достаточное количество кровяных телец (эритроцитов, лейкоцитов и тромбоцитов).Это происходит в результате разрушения или дефицита кроветворных стволовых клеток в костном мозге, в частности, когда собственная иммунная система организма атакует стволовые клетки. Однако те немногие клетки крови, которые производит костный мозг, являются нормальными. Вирусные инфекции, ионизирующее излучение и воздействие токсичных химикатов или лекарств также могут привести к апластической анемии. Гемолитическая анемия возникает, когда красные кровяные тельца распадаются в кровотоке или в селезенке. Гемолитическая анемия может быть вызвана механическими причинами (негерметичные сердечные клапаны или аневризмы), инфекциями, аутоиммунными нарушениями или врожденными аномалиями красных кровяных телец.Унаследованные аномалии могут влиять на гемоглобин или структуру или функцию эритроцитов. Примеры наследственной гемолитической анемии включают некоторые типы талассемии и низкие уровни ферментов, такие как дефицит глюкозо-6-фосфатдегидрогеназы. Лечение будет зависеть от причины. Серповидно-клеточная анемия — это наследственная гемолитическая анемия, при которой белок гемоглобина является ненормальным, из-за чего красные кровяные тельца становятся жесткими и закупоривают кровообращение, поскольку они не могут проходить через мелкие кровеносные сосуды. Анемия, вызванная другими заболеваниями — Некоторые заболевания могут влиять на способность организма вырабатывать эритроциты. Например, у некоторых пациентов с заболеванием почек развивается анемия из-за того, что почки не вырабатывают достаточное количество гормона эритропоэтина, чтобы дать костному мозгу сигнал о создании новых или большего количества эритроцитов. Химиотерапия, используемая для лечения различных видов рака, часто снижает способность организма вырабатывать новые красные кровяные тельца, и в результате этого лечения часто возникает анемия. Лечение анемии зависит от ее причины. Железодефицитная анемия почти всегда возникает в результате кровопотери. Если у вас железодефицитная анемия, ваш врач может назначить анализы, чтобы определить, теряете ли вы кровь из желудка или кишечника. Другие пищевые анемии, такие как дефицит фолиевой кислоты или B-12, могут быть результатом неправильного питания или неспособности усваивать витамины в желудочно-кишечном тракте. Лечение варьируется от изменения диеты до приема пищевых добавок. Если ваша анемия вызвана хроническим заболеванием, лечение основного заболевания часто улучшает течение анемии.В некоторых случаях, например при хроническом заболевании почек, врач может назначить лекарства, например, инъекции эритропоэтина, для стимуляции выработки костным мозгом большего количества эритроцитов. Апластическая анемия возникает, если костный мозг перестает вырабатывать эритроциты. Апластическая анемия может быть вызвана первичной недостаточностью костного мозга, миелодисплазией (состояние, при котором костный мозг вырабатывает аномальные эритроциты, которые не созревают должным образом) или иногда как побочный эффект некоторых лекарств.Если у вас есть форма апластической анемии, ваш врач может направить вас к гематологу на биопсию костного мозга, чтобы определить причину анемии. Для лечения апластической анемии могут использоваться лекарства и переливание крови. Гемолитическая анемия возникает, когда красные кровяные тельца разрушаются в кровотоке. Это может быть связано с механическими факторами (негерметичный клапан сердца или аневризма), инфекцией или аутоиммунным заболеванием. Причину часто можно определить с помощью специальных анализов крови и изучения красных кровяных телец под микроскопом.Лечение будет зависеть от причины и может включать направление к кардиологу или сосудистому специалисту, применение антибиотиков или лекарств, подавляющих иммунную систему. Поговорите со своим врачом, если считаете, что у вас есть риск анемии. Ваш врач определит ваш лучший курс лечения и, в зависимости от вашего состояния, может направить вас к гематологу, врачу, который специализируется на заболеваниях крови. Хотя многие виды анемии невозможно предотвратить, употребление здоровой пищи может помочь вам избежать как железодефицитной, так и витаминной анемии.Продукты, которые следует включать в свой рацион, включают продукты с высоким уровнем железа (говядину, темно-зеленые листовые овощи, сушеные фрукты и орехи), витамин B-12 (мясо и молочные продукты) и фолиевую кислоту (соки цитрусовых, темно-зеленые листовые овощи, бобовые и обогащенные злаки). Ежедневный прием поливитаминов также поможет предотвратить пищевую анемию; однако пожилые люди не должны принимать добавки железа при железодефицитной анемии, если их не рекомендовал врач. Если вы обнаружите, что хотите узнать больше о болезнях и расстройствах крови, вот еще несколько ресурсов, которые могут вам помочь: Найдите Blood , официальный журнал ASH, чтобы найти результаты последних исследований крови.В то время как последние статьи обычно требуют входа в систему, пациенты, заинтересованные в просмотре статьи с контролируемым доступом в Blood , могут получить копию, отправив запрос по электронной почте в издательство Blood Publishing Office. Список веб-ссылок на группы пациентов и другие организации, предоставляющие информацию. Анемия — это аномально низкий уровень красных кровяных телец. Происходит, когда: Люди, больные раком, часто страдают анемией.Это особенно актуально для тех, кто проходит курс химиотерапии. Большинство людей с анемией чувствуют усталость или слабость. Людям с этим симптомом может быть труднее справиться с физическими и эмоциональными требованиями лечения. Красные кровяные тельца содержат гемоглобин. Гемоглобин — это белок железа, который переносит кислород ко всем частям тела. Когда уровень красных кровяных телец слишком низкий, части тела не получают достаточно кислорода. В результате они не могут работать должным образом. Красные кровяные тельца вырабатываются костным мозгом.Костный мозг — это мягкая губчатая ткань внутри более крупных костей. Гормон эритропоэтин сообщает организму, когда нужно производить больше красных кровяных телец. Этот гормон вырабатывается почками. Следовательно, повреждение костного мозга или почек может вызвать анемию. Устранение симптомов, в том числе анемии, является важной частью лечения и лечения рака. Это называется паллиативной или поддерживающей терапией. Поговорите со своим лечащим врачом о любых симптомах, которые испытываете вы или ваш близкий. У людей с анемией могут быть некоторые из этих симптомов: Следующие факторы могут вызвать анемию: Химиотерапия. Химиотерапия повреждает костный мозг. Но обычно это временно, и анемия обычно проходит через несколько месяцев после окончания химиотерапии. Также химиотерапия препаратами платины может нанести вред почкам. Эти препараты включают цисплатин (платинол) и карбоплатин (параплатин). Лучевая терапия. Некоторые виды лучевой терапии поражают костный мозг: Лучевая терапия на большие участки тела Лучевая терапия костей таза, ног, груди или живота Некоторые виды рака. Лейкоз, лимфома и множественная миелома повреждают костный мозг. Кроме того, рак, распространяющийся на кости или костный мозг, может вытеснять нормальные эритроциты. Тошнота, рвота и потеря аппетита. Тошнота, рвота и потеря аппетита могут вызвать недостаток питательных веществ. Эти питательные вещества необходимы организму для образования красных кровяных телец. К ним относятся железо, витамин B12 и фолиевая кислота. Чрезмерное кровотечение. Иногда красные кровяные тельца теряются быстрее, чем организм может их заменить. Это может произойти после операции или если опухоль вызывает внутреннее кровотечение. Врачи используют анализ крови для диагностики анемии.Это называется полным анализом крови. Результаты теста включают количество красных кровяных телец. Количество эритроцитов измеряется несколькими способами. Двумя наиболее распространенными измерениями являются гемоглобин и гематокрит. Гематокрит — это процент крови, состоящей из красных кровяных телец. Люди с определенными типами рака или получающие определенные виды лечения рака могут регулярно сдавать анализы крови. Эти тесты предназначены для выявления анемии и других проблем с кровью. Если результаты теста показывают, что у вас анемия, вам могут потребоваться дополнительные тесты, чтобы найти причину. Врачи лечат анемию в зависимости от причины и симптомов. Вот несколько примеров: Если анемия вызывает симптомы, может потребоваться переливание эритроцитов. Если химиотерапия вызывает анемию, ваш врач может назначить лекарства, называемые агентами, стимулирующими эритропоэз (ЭСС). Эритропоэтин — это гормон, который естественным образом вырабатывается в организме почками. Это помогает костному мозгу производить больше красных кровяных телец. ESA — это формы эритропоэтина, которые производятся в лаборатории. Они работают, заставляя костный мозг производить больше красных кровяных телец. ESAs включают эпоэтин альфа (Эпоген, Ретакрит, Прокрит) и дарбэпоэтин альфа (Аранесп). Эпоэтин и дарбэпоэтин одинаково эффективны для лечения анемии от химиотерапии и имеют схожие риски. Эпоэтин и дарбэпоэтин вводят в организм через регулярные промежутки времени. На начало работы может уйти несколько недель. Американское общество клинической онкологии (ASCO) и Американское общество гематологов (ASH) предоставляют следующие рекомендации по использованию эпоэтина и дарбэпоэтина: Когда могут быть предоставлены ESA. ESA можно назначать для лечения анемии в следующих ситуациях. Если вы получаете химиотерапию для лечения симптомов рака, называемую «паллиативным лечением». Если у вас миелодиспластический синдром (МДС) низкого риска, даже если химиотерапия не проводится. МДС — это заболевание костного мозга, которое также может вызывать анемию. Когда нельзя использовать ESA. ESA не рекомендуются: Если вы не получаете химиотерапию Если вы получаете химиотерапию для лечения рака Если уровень гемоглобина 10 г / дл или выше Как выдаются ESA. ESA следует давать в минимальной дозе, необходимой для повышения уровня гемоглобина, достаточной для того, чтобы избежать переливания крови, которая может быть разной в зависимости от ваших обстоятельств. Доза может быть снижена при достижении этого уровня или при повышении уровня гемоглобина более чем на 1 г / дл в течение 2 недель. Если уровень гемоглобина не повышается через 6–8 недель, значит, лечение ESA не работает, и ваш врач должен прекратить лечение ESA. Риски ESAs. ESAs связаны с серьезными рисками для здоровья, такими как повышенный риск смерти и образования тромбов. Поговорите со своим врачом о возможных рисках и преимуществах использования ESA. Риски и преимущества следует сравнивать с рисками и преимуществами переливания эритроцитов. Вам и вашему врачу следует быть особенно осторожными при использовании этих препаратов, если у вас есть высокий риск образования тромбов. Факторы риска развития тромба из-за ЭСС включают: Предыдущий тромб Недавняя обширная операция Длительный постельный режим или ограниченная активность (например, пребывание в больнице) Некоторые виды химиотерапии и гормональной терапии. Некоторые виды лечения множественной миеломы (особенно талидомид [Thalomid] или аналогичные препараты). Эта информация основана на рекомендациях ASCO и ASH о лечении анемии с помощью ЭСС. Обратите внимание, что эта ссылка ведет на другой веб-сайт ASCO. Если недостаток питательных веществ вызывает анемию, врачи могут назначить добавки.К ним относятся железо, фолиевая кислота или витамин B12. Эти добавки обычно представляют собой таблетки, принимаемые внутрь. Иногда вам могут делать инъекции витамина B12. Это может помочь организму усвоить витамин. Также рассмотрите возможность употребления продуктов с высоким содержанием железа или фолиевой кислоты. Продукты с высоким содержанием железа включают: Продукты с высоким содержанием фолиевой кислоты включают: Информационный бюллетень ASCO Answers: анемия (PDF) Когда обращаться к врачу во время лечения рака Национальный институт рака: анемия (PDF) Содержание статьи: Герпес – это неизлечимое вирусное заболевание, которое поражает нервную систему. Для женской мочеполовой системы наибольшую опасность представляет второй его тип ВПГ 2. Он имеет рецидивирующий характер течения. При правильной терапии удается лишь подавить активность вирусов, но справиться с ними навсегда невозможно. Поэтому необходимо помнить, как выглядит генитальный герпес, особенности его терапии и профилактики. По статистическим данным герпервирусом заражено около 90% населения нашей планеты. Выделяют 8 основных его разновидностей, которые опасны для здоровья человека. Наибольший вред женской репродуктивной функции наносит генитальный герпес. Он характеризуется появлением специфических высыпаний в области половых органов. Женщины в два раза чаще страдают от такой проблемы, нежели мужчины. В группу риска входят девушки в возрасте от 20 до 25 лет и от 35 до 40. Нередко заболевание протекает бессимптомно. Дама может и не догадываться о наличии инфекции. При этом она становится ее переносчиком. Организм человека вырабатывает иммунитет к герпесу. Но это не исключает возможность повторного заражения и рецидива болезни. Причина этому специалистам до конца не понятна. Ключевой причиной развития болезни становится попадание вируса в тело человека. Среди основных путей передачи герпеса у женщин выделяют: Избежать полового герпеса у женщин можно только при условии строго соблюдения всех правил индивидуальной гигиены. Основным из них становится отказ от беспорядочных половых связей и использование презерватива во время полового акта. Герпес половых органов у женщин долгое время сохраняется в латентной фазе и никак себя не проявляет. Спровоцировать активное размножение вирусов и проявление яркой симптоматики могут следующие факторы: Любые другие факторы, которые приводят к снижению защитных функций организма, могут стать причиной перехода болезни в острую форму. В особенно тяжелой форме заболевание протекает у людей с диагнозом ВИЧ. Важную роль в сокращении количества рецидивов болезни играет устранение провоцирующих факторов. Все силы необходимо направиться на укрепление иммунитета. Специалисты выделяют три основных формы полового герпеса у женщины: От того, как проявляется генитальный герпес, будет зависеть методика его терапии. Самой коварной становится бессимптомная форма, поэтому женщинам рекомендовано регулярно сдавать соответствующие анализы на половые инфекции. Классифицировать заболевания принято и по тому, где именно локализован очаг инфекции. Выделяют следующие стадии развития проблемы: Важно не допустить переход болезни на третью стадию. Герпес шейки матки и самого органа чреват проблемами с зачатием вплоть до полного бесплодия. Поэтому важно своевременно диагностировать проблему и грамотно подойти к терапии. Первые признаки инфекции проявляются спустя 3 -14 суток после инфицирования. Они могут сохраняться на протяжении трех недель даже при условии грамотного лечения. Выделяют следующие характерные симптомы генитального герпеса у женщин: Появляющиеся высыпания причиняют настоящие мучения. Во время хождения происходит трение, что усугубляет ход болезни. Могут возникать резкие боли в процессе опорожнения мочевого пузыря. Это связано с попаданием частиц мочи на образующиеся на месте пузырьков ранки. Генитальный герпес у мужчин имеет схожую симптоматику, но его проявления не столь яркие и мучительные. Важно знать, как выглядит герпес. Нередко он напоминает лишай. Поэтому не стоит ставить диагноз самостоятельно, лучше обратиться за помощью к профессионалу. Герпетическое поражение выглядит следующим образом: В жидкости, которой заполнены пузырьки, отмечается максимальная концентрация вирусов. Поэтому на стадии ее вытекания женщина становится наиболее опасной для полового партера. Как может выглядить генитальный герпес у женщин, знает только специалист. Не пытайтесь самостоятельно поставить диагноз и тем более назначать терапию. Делать это можно только после прохождения медицинского осмотра. Применяются следующие диагностические приемы: В качестве материала для ПЦР берется жидкость, содержащаяся в пузырьках. Если в ходе обследования выявляется наличие присоединенной инфекции или сопутствующих заболеваний потребуется консультация узкопрофильных специалистов. Как только появились первые признаки генитального герпеса у женщин, необходимо начинать лечения. Специалист подберет правильную стратегию, исходя из особенностей организма пациентки. Применяются следующие методики: Каким бы мучительным не был зуд, категорически запрещено чесаться. Это приведет к преждевременному повреждению пузырьков. При этом вирус герпеса распространиться на здоровые ткани. Повышается риск присоединения других видов инфекции. Лечение генитального герпеса у женщин длительный процесс, который требует четкого соблюдения всех предписаний специалиста. Самовольно изменять лекарства или досрочно прекращать курс нельзя. Это может спровоцировать быстрое прогрессирование болезни и поражение внутренних органов. На время терапии острой фазы болезни придется отказаться от занятий сексом. В стадии ремиссии половые контакты разрешении, но необходимо пользоваться барьерными методиками контрацепции. Одной их методик, как лечить генитальный герпес, становится применение рецептов нетрадиционной медицины. Применять их можно только в качестве дополнения к основному курсу терапии после консультации со специалистом. Излечить заболевание помогут следующие средства: Препараты на основе натуральных компонентов могут приводить к проявлению аллергической реакции. Если это произошло, то выбранный рецепт использовать запрещено. Поэтому прежде, чем лечить герпес данными средствами, посоветуйтесь с врачом. Справиться с появляющимися симптомами герпеса порой бывает трудно. Поэтому все силы необходимо бросить на профилактику проблемы. Придерживайтесь следующих рекомендаций: Генитальный герпес – опасное для здоровья девушек заболевание. В тяжелых случаях оно чревато серьезными сбоями в работе репродуктивной системы. Поэтому внимательно следите за своим здоровьем и строго соблюдайте все правила профилактики. При появлении любых неприятных симптомов незамедлительно консультируйтесь со специалистом. venerbol.ru Генитальный герпес у женщин является широко распространенным вирусным эрозивно-язвенным заболеванием половых органов. Инфекция встречается повсеместно и играет важную роль в невозможности осуществления репродуктивной функции, а также в развитии серьезных патологий шейки матки. Половой герпес усугубляет течение других инфекций гениталий и в значительной степени влияет на качество жизни женщины. Вопрос сокращения рецидивов заболевания не теряет своей актуальности. Содержание статьи Половой герпес у женщин в гинекологии занимает ведущие позиции среди инфекционно-воспалительных заболеваний репродуктивного тракта и является причиной хронизации различных инфекций, а также бесплодия и патологии эпителия шеечного отдела матки. Причиной генитальной формы является вирус простого герпеса 2 типа, но зачастую диагностируют и 1 тип вируса (HSV2 и HSV1). Половой герпес у женщин часто остается нераспознанным при недостаточной диагностике инфекционных заболеваний, так как протекает субклинически. Бессимптомное вирусоносительство обеспечивает до 70% случаев передачи генитального герпеса, так как отсутствие яркой симптоматики не создает ограничений в половых связях. Вирус передается: Для внедрения патогена в кожу необходимы повреждения: достаточно небольших трещинок, ссадин, потертостей, для того чтобы заразиться. В слизистые оболочки патоген проникает свободно, именно поэтому женщины заражаются при незащищенном половом контакте гораздо чаще, чем мужчины – площадь открытых и доступных слизистых больше. Герпес в интимной зоне у женщин поражает все области кожных покровов и слизистых. В клинической практике принято различать: Наибольшее количество рецидивов отмечается после первичного инфицирования, далее, обострения регистрируются реже, но отмечается бессимптомное носительство. Как правило, пациентки, страдающие обострениями вирусной инфекции уже чувствуют и знают по определенному набору признаков, что скоро появятся характерны симптомы. Герпес 2 типа у женщин описывается более массивными высыпаниями и большей площадью поражения. Первый тип протекает легче. Кроме того, тяжесть течения и последствия инфекции определяются масштабами вовлечения слизистых оболочек половых органов женщины. Чем больше высыпаний локализуется на слизистой, тем тяжелее протекает заболевание и чаще формируются осложнения. Исходя из локализации высыпаний заболевание классифицируют следующим образом: У женщин типичными местами для высыпаний являются: Герпес мочевого пузыря и уретры диагностируется реже. Он проявляется болью при мочеиспускании, кровью в моче, повышением температуры, болью в проекции мочевого пузыря. Инкубационный период длится от 2 до 10 дней и определяется массивностью обсеменения кожных покровов и слизистых оболочек. Кроме того, наличие нарушений целостности также ускоряет первое появление симптоматики генитального герпеса у женщин. К объективным клиническим признакам относят типичные и атипичные проявления. Среди типичных симптомов выделяют: Атипичные формы описываются следующими признаками: К субъективным признакам, которые могут являться симптомами и других гинекологических патологий, относят: Важно! С каждым последующим обострением выраженность симптомов уменьшается. Рецидивы герпеса 2 типа на половых органах у женщин возникают чаще, чем при заражении 1 типом. Так как проявляется герпес на шейке матки незначительной объективной симптоматикой, зачастую это заболевание остается недиагностированным. Момент обострения генитального герпеса не всегда удается обнаружить при гинекологическом осмотре, так как явные признаки – пузырьки и эрозии – видны при непосредственном обострении. Женщина не всегда обращается к гинекологу при наличии боли во время полового акта, но появление кровянистых выделений из области язвочек чаще всего заставляет обратиться к гинекологу. Зачастую женщина узнает о генитальном поражении при сдаче мазка на ПЦР в процессе обследования. Инфекция протекает в различной степени тяжести и определяется это количеством рецидивов в год. В случае, если генитальная форма герпеса обостряется более 5-6 раз в год, то такое течение считают тяжелым и поводом для лечения и иммунокоррекции. Чаще всего инфекция рецидивирует до 3 раз в год, но у некоторых пациенток герпес проявляется ежемесячно. В отзывах женщины часто отмечают появление рецидивов накануне очередной менструации. Герпес на гениталиях может представлять опасность для женщины: Герпес шейки матки наряду с ВПЧ ускоряет развитие дисплазии и трансформации в рак. Некоторые специалисты отмечают роль вируса простого герпеса в развитии рака ампулярного отдела прямой кишки. Следует отметить, что вирус пожизненно циркулирует в нервных клетках хозяина, периодически обеспечивая рецидивы инфекции. Поэтому лечение генитального герпеса у женщин направлено на сокращение количества рецидивов. Так как половой герпес у женщин обостряется на фоне иммунодефицита, лечение направлено на поднятие общей сопротивляемости и клеточного иммунного ответа. А непосредственно рецидив лечат противовирусными средствами. К ним прибегают и при очень частых обострениях, так как лечить тяжелое течение инфекции можно только путем снижения репликации вируса, а не только иммуномодуляторами. Лечение герпеса 1, 2 типа в обязательном порядке сопровождается терапией сопутствующей гинекологической патологии. Без нормализации вагинальной форы добиться сокращения обострений очень сложно. Кроме того, нормальный вагинальный биоценоз предотвращает негативное действие генитального поражения вирусом на эпителий шейки матки, а также препятствует восходящей инфекции. Для ускорения выздоровления следует как можно раньше начать прием препаратов ацикловира. Для лечения используют одно из средств: Тяжелое течение требует приема противовирусных медикаментов на протяжении 4-12 месяцев. В остальных ситуациях врач индивидуально подбирает иммуномодулирующую терапию. Цель – снижение количества обострений. Используют препараты и индукторы интерферона, Полиоксидоний, Левамизол, Тималин, Ингавирин, Ликопид, Ронколейкин. В рамках противорецидивной терапии некоторые специалисты применяют иммуноглобулин против ВПГ 2. Для нормализации клеточного иммунного ответа используют прививку от герпеса для женщин, например, Витагерпавак, Герповакс. Вакцинация уместна только в период отсутствия симптоматики. Местно используют противовирусные мази с ацикловиром, а для ускорения заживления – Солкосерил, Пантенол, Мелилурациловую мазь. Прижигать пузырьки можно любым спиртсодержащим средством. При выраженном налете обработку проводят с перекисью водорода. Зуд можно купировать Покс-спреем, Каламином. Запрещается применять в лечении спринцевания и влагалищные ванночки, так как орошение влагалища растворами может привести к распространению вируса. Поддерживающая терапия включает прием витаминов группы В, омега-3-кислот и антиоксидантов. Вторичная профилактика полового герпеса включает ряд мероприятий, направленных на снижение числа рецидивов: Накануне менструации не рекомендуется купание в водоемах, бассейне, посещение бани и сауны – эти процедуры могут спровоцировать обострение. Перед беременностью каждой женщине необходимо пройти обследование на половые инфекции, включая ВПГ 1 и 2 типа, проанализировать вместе с врачом количество обострений заболевания. Наличие в цервикальном канале вирусов требует лечения даже при отсутствии признаков патологии. Автор: Врач-инфекционист Куликовская Наталья Александровна Вконтакте Facebook Twitter Google+ Одноклассники pro-herpes.ru Генитальный герпес у женщин – персистирующая инфекция, вызываемая ВПГ-1, 2 и протекающая со специфическим поражением слизистых оболочек половых органов. Проявляется периодическими везикулярными высыпаниями в области урогенитального тракта, которые сопровождаются эрозированием, экссудацией, чувством жжения и болезненности. Часто нарушается общее самочувствие: возникает субфебрилитет, недомогание, нарушение сна. Диагностика генитального герпеса у женщин основана на лабораторной индикации вируса простого герпеса (ПЦР, выделение ВПГ на культуре клеток), его антигенов (ПИФ) или антител к нему (ИФА). Лечение герпетической инфекции проводится противовирусными и иммуномодулирующими препаратами. Генитальный герпес у женщин — форма герпетической инфекции, при которой местные проявления локализуются преимущественно в области урогенитального тракта. Относится к заболеваниям, передаваемым половым путем, что дает основания рассматривать его как с позиций гинекологии, так и венерологии. Характеризуется пожизненным присутствием вируса в организме, рецидивирующим течением, прогредиентным развитием. В структуре ИППП генитальный герпес стоит на третьем месте по распространенности, уступая лишь гонорее и другим специфическим уретритам. Каждый год в России регистрируется около 20 млн. новых случаев генитального герпеса. Женщины инфицируются генитальным герпесом в 2 раза чаще мужчин, даже при одинаковом количестве сексуальных контактов в течение жизни. Наивысшие пики заболеваемости отмечаются в возрастные периоды 20–24 года и 35–40 лет. Половая система 25% женщин репродуктивного периода инфицирована герпесвирусной инфекцией, однако истинная ситуация неизвестна ввиду большой частоты нераспознанных или латентно протекающих форм. Вместе с тем, даже бессимптомный генитальный герпес у женщин представляет угрозу репродуктивному здоровью, нередко становясь причиной невынашивания беременности, внутриутробного инфицирования плода, перинатальной смертности, тяжелых врожденных уродств. Генитальный герпес у женщин Согласно исследованиям, более 70% случаев генитального герпеса обусловлены ВПГ 2 типа и около 30% — ВПГ 1 типа. Носителем и распространителем генитального герпеса является инфицированный человек, как с манифестным, так и латентным течением. Инфицирование реализуется преимущественно половым путем: при генитальных, орально-генитальных, анально-генитальных контактах. Реже отмечаются контактный (через общий санузел и предметы гигиены) и медицинский пути заражения (через перчатки медперсонала, многоразовые инструменты). Также возможны случаи самозаражения при переносе вируса из полости рта на гениталии и трансплацентарного инфицирования плода от больной матери. Входными воротами для ВПГ являются слизистые оболочки половых органов. Наиболее значимыми факторами риска заражения женщин генитальным герпесом являются начало половой жизни в подростковом возрасте, незащищенные половые контакты, большое количество сексуальных партнеров. При половом акте с больным манифестной формой генитального герпеса заражение происходит в 75-80% случаев. Генитальный герпес у женщин нередко ассоциируется с другими ИППП, в первую очередь, с гонореей. Кроме этого, наличие язвочек и микроповреждений слизистых облегчает передачу ВИЧ-инфекции. После репликации в месте первичной инвазии вирус герпеса трансневральным или гематогенным путем достигает паравертебральных ганглиев пояснично-крестцового отдела позвоночника, где персистирует на протяжении всей жизни. Под воздействием пусковых факторов (стресса, простуды, инсоляции, переутомления, менструации и других) происходит реактивация латентного вируса. По аксонам периферических нервов ВПГ мигрирует в эпителиальные клетки половых органов, что сопровождается возобновлением клиники генитального герпеса у женщин. С учетом клинической ситуации и характера течения различают: Тяжесть течения генитального герпеса у женщин определяется с учетом частоты обострений: при легкой степени обострения случаются 1-3 раза в год, при средней – 4-6 раз в год, при тяжелой степени – каждый месяц. В зависимости от локализации и распространенности генитального герпеса различают 3 стадии: В течение первичного генитального герпеса у женщин выделяют пять периодов: 1) инкубации, 2) продрома, 3) высыпаний, 4) обратного развития, 5) заживления. Период инкубации, предшествующий клинической манифестации инфекции, может длиться от 2 до 14 суток. В это время в связи с минимальной репликацией вируса симптомы отсутствуют. В течение продромального периода постепенно нарастают общие и местные проявления. Возникает недомогание, появляется субфебрилитет, возможны ознобы и миалгии. Из локальных симптомов наиболее типичными являются зуд и парестезии в области наружных гениталий, бели, дизурия. Период высыпаний характеризуется появлением патогномоничных герпетических везикул на слизистых. Герпетические пузырьки диаметром 2-3 мм с прозрачным содержимым располагаются небольшими группами на эритематозных участках. Периодически происходит подсыпание новых элементов. С появлением сыпи общая симптоматика становится менее выраженной, однако местные проявления (зуд, жжение, отек, боль) сохраняются. На этом фоне у пациентки нарушается сон, появляется нервозность. Длительность этой фазы генитального герпеса у женщин составляет до 7-10 дней. В период стабилизации и обратного развития сыпи пузырьки мутнеют, вскрываются, образуя мокнущие эрозии. Иногда на месте везикул формируются язвочки неправильной формы глубиной до 1 мм. Единичные эрозии могут сливаться в сплошную эрозивную поверхность. Эрозии и язвы болезненны, не кровоточат, но могут быть покрыты гнойным налетом. Период заживления – характеризуется стиханием местных и общих симптомов. Эрозивно-язвенные элементы подсыхают, покрываются тонкой корочкой, под которой происходят процессы эпителизации. После отпадения корочки рубца не образуется, но некоторое время остается гиперемия или пигментация. С учетом последних двух периодов, каждый из которых длится по 2-3 недели, общая продолжительность первичного эпизода генитального герпеса у женщин составляет 5-7 недель. Рецидивирующий генитальный герпес у женщин может протекать в типичной (манифестной) и атипичной клинической форме. При этом под типичной формой подразумевается наличие везикуло-эрозивных герпетических высыпаний в области наружных гениталий. Продолжительность повторных эпизодов короче, чем первичной формы – 7-10 дней. Атипичные формы могут быть представлены отечным, зудящим, абортивным и субклиническим вариантами. Различным атипичным формам могут сопутствовать упорные бели из половых путей, вульводиния, патология шейки матки (псевдоэрозии, лейкоплакия шейки матки), кондиломы вульвы и влагалища, тазовый ганглионеврит. Генитальная герпетическая инфекция может осложняться крестцовой радикулопатией, ишурией, менингитом, гепатитом, диссеминированной инфекцией с поражением нескольких органов. Женщины, страдающие генитальным герпесом, относятся к группе риска по развитию цервикального рака. Лабораторно-инструментальное обследование включает оценку анамнеза и жалоб пациентки, осмотр гинеколога, анализ биологических секретов. Для подтверждения герпетической этиологии инфекции проводится вирусологическая диагностика: выявление ДНК вируса методом ПЦР, выделение вируса на культуре клеток, обнаружение антител ВПГ в сыворотке крови (ИФА) и антигенов в исследуемом материале (ПИФ). Объектом исследования может становиться кровь, содержимое везикул, соскобы из урогенитального тракта, отпечатки с эрозий и др. При гинекологическом осмотре в остром периоде обнаруживаются высыпания и изъязвления в области наружных гениталий. Генитальный герпес у женщин дифференцируют с дерматитом, чесоткой, красным плоским лишаем, пузырчаткой, контагиозным моллюском, стрептококковым импетиго, ИППП (сифилисом, венерической гранулемой). На сегодняшний день не существует лекарственного препарата, способного элиминировать ВПГ. Поэтому медикаментозная терапия направлена на уменьшение количества рецидивов, сокращение сроков течения и тяжести клинических проявлений генитального герпеса у женщин. Обязательным является обследование и лечение полового партнера. Этиопатогенетическая терапия предполагает применение противовирусных препаратов (ацикловир, валацикловир, фамцикловир). Доза и режим приема препарата подбирается с учетом формы и тяжести генитального герпеса. Дополнительно назначается местная обработка пораженных участков противовирусными гелями, кремами, мазями, аэрозолями. Трещины и эрозии можно обрабатывать антисептиками и анилиновыми красителями. Для стимуляции образования антител и выработки эндогенных интерферонов применяются иммуномодуляторы (препараты вилочковой железы, меглюмин, интерферон альфа-2b и др.). Пациенткам с рецидивирующим генитальным герпесом проводится вакцинация герпетической вакциной. Введение противогерпетического иммуноглобулина (пассивная иммунизация) показана только лицам с иммунодефицитом: беременным, пациенткам с генерализованной инфекцией и т. д. Увеличить продолжительность ремиссии и снизить титр антител к ВПГ позволяют сеансы плазмафереза. Профилактика генитального герпеса у женщин – общая с профилактикой всех ИППП. www.krasotaimedicina.ru Наряду с такими венерическими заболеваниями как СПИД, сифилис и гонорея, существует еще одно, не менее опасное — герпес половых органов. Оно не лечится до конца, и, подцепив его однажды, заболевший останется с ним на всю жизнь. Возбудителем полового герпеса является один из вирусов герпеса той же группы, что и вызывающий лихорадку губ. Сама болезнь к смерти не приводит, но она значительно ослабляет иммунитет и может привести к раку половых органов. Заражение происходит при половом контакте. Заболевание не всегда себя проявляет и часто люди сами не болеют, но становятся носителями вируса. Симптомы проявляются в виде язвочек на половых органах. У женщин он чаще поражает внутреннюю часть, реже наружную область, ягодицы и бедра. Раны очень болезненны, и доставляют больному много неприятностей. Ему проблематично сидеть, посещать туалет и просто ходить. Содержание статьи Герпес относится к вирусным заболеваниям, вид простой герпес. Простой герпес 1 типа вызывает лабиальный герпес, 2 тип вируса поражает половые органы. Первым типом вируса поражено практически 90% населения планеты. Именно половым герпесом заражено около 20% населения. Инфицироваться герпесом можно после первого незащищенного полового акта. Вирус попадет в нервные узлы около спинного мозга и живет там, на протяжении всей жизни. Самый распространенный способ передачи – это незащищенный сексуальный контакт. Половым герпесом можно заразиться разными способами: Женщина может передать герпес гениталий ребенку внутриутробно. Фотография проявления симптомов заболевания Лечение полового герпеса должно проводиться на ранних стадиях, тогда есть надежда, что оно будет результативным. Полностью вылечить герпес современная медицина не может, очень часто наступает рецидив заболевания. Лекарства в виде таблеток от полового герпеса способствуют ослаблению вируса-возбудителя, поражающего генитальные органы, но полностью его не уничтожают в виду того, что инфекционный вирус герпеса половых органов способен приспосабливаться. Поэтому в процессе лечения необходимо применять несколько препаратов, чередуя их. Например, Ацикловир с Герпфероном. Такое лечение может убрать симптомы полового герпеса, но нет гарантий, что со временем не наступит рецидивирующего течения генитального герпеса. Возбудителем заболевания является родственник простого герпеса ВПГ, и передается он половым путем. Часто бывает, что у партнера отсутствуют признаки полового герпеса, он является всего лишь носителем вируса, но сам не болеет. Также он может быть заражен герпесвирусом, но у него начальная стадия, и она себя еще никак не проявляет. Поэтому, для профилактики этого заболевания следует избегать беспорядочных половых связей и иметь одного постоянного партнера. В течение генитального герпеса отмечаются различные стадии заболевания. Формы полового герпеса делятся на острые и рецидивы. Острые проходят тяжело и длительно, часто с повышением температуры, головной болью и общим недомоганием. Рецидивы протекают легче и проходят быстрее, их возникновению способствуют определенные факторы: переохлаждение, стрессы, инфекции, алкоголь. Заражение чаще всего происходит во время обострений полового герпеса. Рекомендаций, как полностью избавиться от герпетического вируса, вызывающего половой герпес, к сожалению, не существует. Но при правильном половом поведении можно избежать заражения. При атипичной форме заболевания симптомы могут быть стертыми, поэтому всегда нужно пользоваться профилактическими средствами защиты полового акта. Самое главное, избегать случайных незащищенных сексуальных связей, чтобы не произошло заражения. Часто инфекция протекает бессимптомно. Болезнь активируется, как правило, при стрессовых ситуациях, иммунном сбое. Общие меры профилактики: При соблюдении этих правил даже если инфекция есть в организме, вероятность того, что она проявится, минимальна. Такое лечение может быть длительным, но эффект может быть временным и очень скоро возникнет рецидив. Поэтому, рекомендуется не заниматься самолечением, а вовремя обращаться к врачу. Для того чтобы врач мог понять, как успешно лечить герпес на половых органах пациента, ему необходимо провести правильную диагностику и назначить лечение болезни. Прежде всего, необходимо изучить клиническую картину заболевания. На основании того, как выглядит герпес на члене мужчины или половых органах женщины доктор определит степень и стадию заболевания: Плохо вылеченная болезнь – это во многом результат неправильной диагностики. Можно рассчитывать на частые рецидивы болезни. И если причины заболевания герпесом кроются в передаче заболевания половым путем, то для рецидива достаточно переохлаждения. Как только у человека появляются симптомы похожие на герпес, нужно немедленно посетить специалиста. Врач может назначить полный спектр обследований, а потом проведет комплексное лечение. Анализы нужно проводить не только, когда проявилась болезнь. Их нужно сдавать периодически, как и посещать врача. Инфекция может протекать бессимптомно или атипично со скудной симптоматикой. Есть несколько ситуаций, в которых провести лабораторные исследования на половой герпес необходимо: Если выявится вирус в анализах, нужно незамедлительно начинать лечение. Есть два типа лабораторных анализов на половой герпес. К первому относится исследование содержимого пузырьков на наличие вируса. Возможно проведение анализа в активной форме болезни. Ко второму типу относится анализ крови на наличие антител к герпесу. Этот анализ можно проводить, даже если нет признаков заболевания нет. Методы, позволяющие выявить возбудителя: Лабораторное исследование анализа крови носит название ИФА. В этом анализе определяются антитела иммуноглобулины G и M к вирусу полового герпеса. Заболевание у мужчин может протекать остро или скрыто. Скрытая форма не имеет видимых симптомов и определяется лабораторно. Острая форма имеет ряд отличительных признаков. Они начинают проявляться через 1-10 дней после полового контакта. Обычно вирус поражает слизистые оболочки и кожу половых органов мужчины. В первое время у мужчины появляются неприятные ощущения в области гениталий. Возникает боль и отечность головки полового члена, осложняется мочеиспускание. Увеличиваются лимфатические узлы в паху. Следующим этапом является появление маленьких водянистых пузырьков. Пузырьки располагаются на слизистых оболочках мочеполовых органов или на коже в паху и ягодицах. Через несколько дней на месте пузырьков образуются болезненные гнойные язвы. Со временем они подсыхают, но при отсутствии лечения возникают снова. Если болезнь активируется то, она сопровождается яркой симптоматикой. Сначала кожные покровы в области поражения краснеют, и появляется зуд. Затем, на них возникают пузырьки, которые содержат жидкость. Через неделю они прорываются, вместо них остаются эрозии и язвочки. Все полностью заживает через одну – две недели. Герпес может поражать следующие органы: Женщина помимо местных проявлений заболевания, испытывает общие симптомы. Повышена утомляемость, боль в области головы, изменяется температура. Генитальный герпес вызывает заболевание кожи и слизистых. У женщин он может поражать кожу и слизистые наружных половых органов. На больших половых губах появляется группа пузырьков с жидкостью внутри, которые затем превращаются в эрозии с язвочками. У женщины появляется яркая симптоматика: Как только появились вышеуказанные симптомы, женщине рекомендуется немедленно обратиться к врачу. Это заболевание может быть не только у женщин, но в равной степени и у мужчин. У мужчин самая частая локализация инфекции – половой член. Вирус поражает головку и крайнюю плоть. При длительном течении болезни, возможно возникновение простатита и уретрита. В месте поражения мужчина испытывает боль, дискомфорт, покраснение. При появлении такой симптоматики нужно обязательно посетить врача и получить грамотное лечение. Необходимо обязательно обратиться к врачу, чтобы он назначил грамотное лечение. Если не лечить герпес, могут возникнуть серьезные осложнения такие как: Герпес – это деликатная интимная проблема. Многие могут бояться обратиться к доктору, но, это нужно сделать обязательно При герпесе особенно опасно поражение внутренних органов, в частности матки и простаты. У мужчин это вызывает простатит, а у женщин может развиться бесплодие, эрозия и рак шейки матки. На данный момент, самым распространенным и эффективным противовирусным препаратом от герпеса являются препараты Ацикловира. При запущенных и осложненных формах, когда требуется длительное лечение, Ацикловир рекомендуется чередовать с другими похожими препаратами, например, Валоцикловиром. Как лечить половой герпес? Во время беременности организм женщины ослаблен и особенно подвержен заболеваниям. В это время она очень легко может подхватить инфекцию. Это опасно и для нее, и для будущего ребенка, так как может привести к инфицированию новорожденного. Чтобы защитить ее от этого, назначают препараты, укрепляющие иммунную систему. Они также являются одним из средств, которые лечат гениталии при герпесе половых органов. В комплексе с противовирусными препаратами они помогают организму бороться с заболеванием. К таким препаратам относятся Имунофан и Имупрет. Что такое половой герпес? Герпес на половых органах мужчины или женщины появляется в результате заражения вирусом герпеса. Это заболевание, которое передается половым путем (ЗППП). Заразиться можно как от больного партнера, так и от носителя. О том, как выгладит половой герпес, передающийся половым путем, можно увидеть на фото. Как и чем лечить половой герпес должен назначить доктор, ни в коем случае нельзя заниматься самолечением. Лечение полового герпеса может занять много времени, но полного выздоровления добиться невозможно, вирус не излечим. Но можно добиться избавления уже от первичных герпетических симптомов, если обратиться за помощью в первые дни заболевания. Только специалист знает, как вылечить половой герпес и его проявления. Первый этап острой стадии полового герпеса может сопровождаться высокой температурой. Проявляются такие симптомы, как жжение и отечность половых органов. В области паха увеличиваются лимфоузлы, появляется боль в гениталиях, которая хорошо проявляется во время полового акта. Заболевание чаще всего передается в период обострения. Пренебрежение защитой, частые смены партнера и беспорядочные половые связи увеличивают риск заражения генитальным герпесом. Вирус не излечим, попадая в организм человека, он остается в нем до конца жизни. Вылечить можно только симптомы, но после этого неправильный образ жизни приводит к рецидиву болезни. Первый эпизод генитального герпеса возникает при активации вируса. До этого времени, вирус может неопределенное время находится в организме бессимптомно. Просто в данный временной отрезок создались подходящие условия для развития болезни. Последующие активации вируса и возникновения симптоматики относятся к рецидивирующему герпесу. У каждого второго, перенесшего первичный герпес, развивается рецидив. Чтобы этого не происходило, нужно периодически посещать врача. По тяжести рецидивная форма может быть: Возникновение повтора заболевания сопровождается снижением иммунитета. Проявления заболевания происходят из-за различных стрессовых ситуаций, сопутствующих заболеваний. Существует атипичная форма герпеса половых органов. При такой болезни, симптоматика выражена слабо. Определить, что это герпес сложно. При этой атипичной форме клиника может быть представлена только зудом, иногда покраснением на половых органах. Атипичная форма чаще возникает у женщин. При возникновении слабой симптоматики, нужно сразу посетить врача, пройти обследования и получить комплексное лечение. У женщин вирусные поражения часто локализуются на больших половых губах. При прогрессировании заболевания, вирус поражает внутреннюю поверхность бедер, область промежности, ануса. В тяжелых ситуациях, возможно поражение матки, маточных труб, яичников, шейки. Это часто приводит к бесплодию. Чтобы избежать проблем, при проявлениях инфекции, стоит сразу обратиться к специалисту. Самолечением заниматься не нужно. Важно! Если принимать препараты без назначения, осложненное течение обеспечено. Возможно применение лекарственных средств – ацикловира, валцикловира. Но делать это нужно под наблюдением врача. Помните! Эффективность использования этих средств, в качестве профилактики, будет в течение 1-2 часов с момента интимной близости. И этот метод не дает 100 % гарантии того, что вы не заразитесь. Когда инфицирование произошло — навсегда удалить вирус из организма невозможно. Но можно избавиться от проявлений болезни. При первом возникновении заболевания, нужно сразу обратиться к врачу. Он проведет все нужные исследования, выяснит факторы, из-за которых возникла болезнь. Назначит правильное полноценное лечение. Важно! Полноценная жизнь без проявлений полового герпеса возможна. Главное вовремя обратиться к специалисту и не пренебрегать профилактическими посещениями доктора. onvenerolog.ru Вирусом герпеса поражены почти 90% населения. У большинства обнаруживается простой герпес, который дает высыпания на губах и лице. Второй тип вируса относится к генитальному и локализуется на половых органах. Протекает волнообразно с периодами обострения и ремиссии. При отсутствии лечения дает серьезные осложнения на весь организм. Давайте посмотрим, герпес на половых органах — как лечить? Половой герпес (герпес на половых губах или члене) имеет вирусное происхождение, его возбудитель — это ВРГ (вирус простого герпеса). Отличается высокой контагиозностью и неизлечимостью. Распространенность достигает 90%, болезнь проявляется в основном у людей, ведущих половую жизнь. Заражение происходит во время полового контакта (появляется на половой губе герпес или члене). Инфекция проникает в клетки и остается там на всю жизнь. При распространении микроорганизмов происходит дистрофия и гибель пораженных клеток. Часто заболевание протекает латентно, но больной может заразить других людей. При снижении иммунитета, особенно в осенне-зимний период, болезнь обостряется, у пациента возникают симптомы в виде пузырьков. Примерно через 15-20 дней наступает ремиссия и клинические проявления уходят. Причиной заболевания выступает контакт с больным человеком. Первичное инфицирование часто происходит в детском возрасте через бытовые взаимодействия. Это может случиться при использовании полотенец, ванны и других предметов гигиены. Возможно самозаражение, когда пациент при обострении герпеса на лице переносит микробов с лица на половые органы. При начале половой жизни случается вторичное проникновение инфекции. Также существует и вертикальный путь, то есть мать заражает ребенка во время родов. Часто иммунная система уничтожает вирус и заражения не случается. Однако, при некоторых провоцирующих факторах вирус распространяется по организму и подавляет иммунитет. К таким факторам относятся: Течение полового герпеса имеет первичный и рецидивирующий характер. При первичном проявлении инфекции у больного наблюдаются следующие симптомы: Затем появляются пузырьки, которые лопаются и вызывают болезненные ощущения. Пациенту доставляет дискомфорт процесс мочеиспускания, половой контакт, ношение белья. Пузырьки и язвочки заживают примерно через 13-16 дней. Рецидивы случаются почти у половины больных. Рецидивирующая форма болезни протекает по типичному и атипичному сценарию. Может проявляться в легкой форме (обострение 1-3 раза за год), среднетяжелой (до 7 раз), тяжелой (каждый месяц). Течение болезни бывает неритмичным, монотонным и затихающим. Неритмичное выражается в разных по длительности периодах обострения и затухания. При монотонном заболевание обостряется почти каждый месяц. Затихающее течение является самым прогностически благоприятным, так как симптомы с каждым разом становятся менее интенсивными. Нетипичное течение заключается в обострении других заболеваний: цистита, вагинита, уретрита. При этом не возникает характерных высыпаний. Диагноз можно поставить толькл после лабораторных исследований. Герпес в половых органах опасен своими последствиями. Если на первоначальном этапе пораженными оказываются только наружные половые органы, то на 2 и 3 стадиях вирус проникает в матку, яичники, простату, мочевой пузырь. У женщин герпес наружных половых органов чревато бесплодием, онкологическим поражением маточной шейки. У сильной половины развивается половая дисфункция и невозможность зачатия. Также может развиться и иммунодефицит. Как проводится лечение герпеса на половых губах и члене? До настоящего времени не создано ни одного метода, который бы полностью излечил герпес. После проникновения в организм инфекция остается там на всю жизнь. При помощи лекарственных препаратов удается подавить размножение микрорганизмов и предотвратить обострение патологии. Как лечить герпес на половой губе и члене? Терапия проводится при помощи следующих средств: Важно! Когда проводят лечение герпеса на половых органах, запрещено принимать антибиотики. Антибактериальные средства не способны уничтожить вирусы, они лишь могут усугубить течение болезни. Схема и длительность терапии зависит от того, насколько тяжело проявляется болезнь. Обычно при первых незначительных внешних признаках достаточно местных мазей. Их наносят на поврежденные участки 2-3 раза в стуки. Если клиническая картина выражена сильнее, то требуется терапия ацикловиром. Оптимально назначают до 1 г препарата в день. Доза делится на 5 приемов, лечение длится 9-13 дней или до исчезновения всех признаков. Мнение эксперта Люванова Арина Викторовна, специализируется на женских венерологических заболеваниях При тяжелом течении дневную дозировку увеличивают в два раза. Иммуностимуляторы применяют при частых и тяжело протекающих рецидивах. Обычно проходят курс из 10 уколов или 10 ежедневных применений суппозиториев. Свеча вводится в прямую кишку каждый вечер до сна. Герпес половых губ: как лечить по-народному? Средства народной медицины не могут самостоятельно уничтожить инфекцию, но отлично дополняют традиционную терапию. Народные средства применяют для укрепления иммунитета и для избавления от внешних симптомов герпеса. По этому признаку препараты делятся на те, которые принимают внутрь и те, которые наносят непосредственно на больные участки. Несколько рецептов для внутреннего приема: Рецепты для наружного применения, когда герпес половых органов, лечение проводят следующим образом: Как лечить герпес половых губ еще? Для избавления от симптомов болезни очень важно соблюдать личную гигиену. Обязательно дважды в день обмывать половые органы специальным средством для чувствительной кожи. Нельзя применять агрессивные моющие гели со щелочью, ароматизаторами, чтобы не вызвать дополнительного зуда и аллергической реакции. После подмывания обязательно тщательно мыть руки, чтобы с их помощью на распространить инфекцию на другие части тела. Также следует отказаться от ношения синтетического нижнего белья, использовать только натуральные ткани. Важно! При обострении обязателен отказ от половых контактов без барьерных средств контрацепции. Какой-то специфической диеты при герпесе не предусмотрено. Можно ограничить соленые, острые блюда, выпечку из дрожжевого теста и алкоголь. Алкоголь обязательно исключить, если проводится лечение ацикловиром и средствами интерферона. Питание должно быть полноценным, чтобы организм получал все необходимые вещества и аккумулировал силы для борьбы с недугом. Профилактикой герпеса полового органа является избегание случайных половых связей. Презервативы способны защитить от заражения, но не дают стопроцентной гарантии, так как микробы могут располагаться на частях тела, не закрытых презервативом. Если случилась вероятность попадания инфекции на половые органы, то можно обработать кожу и слизистые Мирамистином. Таким образом можно уничтожить большую часть вирусов. Также существует специфическая противогерпетическая вакцина. Однако, она не получила широкого распространения, так как до сих пор изучается ее эффективность. Герпес на половых органов представляет собой серьезное инфекционное заболевание, которое имеет высокую контагиозность. Вероятность заразиться при контакте с больным очень высока. Из этого видео вы узнаете, как отличить герпес от другиз половых заболиваний. Не затягивайте лечение герпеса половых органов! Заболевание является неизлечимым, поэтому важно применять профилактические меры, которые смогут предотвратить проникновение возбудителей в организм. Надеемся, мы помогли вам, рассказав, как лечить герпес половых органов. myvenerolog.com Отечность, покраснения, зуд, жжение и высыпания в промежности, перианальной области и слизистой гениталий – признаки вирусного заболевания, вызванного вирусом герпеса второго, реже первого типа. Клиническая картина герпетических высыпаний на половых органах зависит от стадии его развития и формы, в которой протекает заболевание. Факторы, которые провоцируют развитие герпеса на половых органах: Довольно часто герпес половых органов развивается у будущих мам. Это объясняется тем, что при беременности меняется гормональный фон женщины, снижая при этом резистентность ее организма к жизнедеятельности болезнетворных бактерий. Клиническая картина заболевания может разительно отличаться в каждом отдельном случае, всё зависит от пола, индивидуальных особенностей организма и образа жизни человека. Общие признаки герпеса в паху у мужчин и женщин характеризуются зудом и жжением в области гениталий. Причем процесс развития болезни начинается с обычного покраснения. Если вовремя не начать терапию, появляются волдыри небольших размеров, имеющие свойство впоследствии сливаться друг с другом, образуя большие группы везикул с прозрачной жидкостью внутри, которая и есть основной источник заражения. Различают 4 основные стадии полового герпеса, каждая из которых отличается от других своей симптоматикой и способами проявления. Половой герпес можно спутать с заболеваниями как инфекционной природы, так и неинфекционной этиологии: Клинические проявления можно разделить на 2 фазы: Как выглядит генитальный герпес у мужчин, можно увидеть на фото. У женщин заболевание протекает более остро, доставляя массу дискомфорта и болевых ощущений. Иногда им тяжело ходить, сидеть, даже заниматься повседневными домашними делами. На фоне болезненных ощущений больная становится более раздражительная и агрессивная, заметно проявляются признаки усталости. Длительность инкубационного развития оставляет от 2 дней до 2 недель и протекает бессимптомно. Все этапы развития длятся до 1,5 месяца. Как выглядит генитальный герпес у женщин, можно увидеть на фото. Протекает как в типичной форме – формирование везикул и эрозий в области наружных гениталий, так и в атипичной – отечность и увеличение вульвы, зуд слизистой. Если женщина ранее получала вакцинацию против герпеса, некоторые стадии болезни могут исключаться, а папулы присутствовать около 3 дней. Также герпес в интимной зоне способен ограничиться микросимптоматикой – зудом и поверхностными трещинами. Симптомы болезней, которые сопровождаются параллельно: Атипичная форма генитального герпеса наиболее характерна при рецидивах, хроническом течении заболевания. При появлении неприятных симптомов на мужских и женских половых органах (высыпаниях на половых губах, лобке, анальности, в уретре, вагине) требуется консультация специалиста. У женщин производит осмотр акушер-гинеколог, мужчинам поможет распознать болезнь и назначит лечение уролог-андролог. Также можно обратиться за помощью к дерматовенерологу или иммунологу. Для подтверждения или опровержения диагноза «генитальный герпес» собирают анамнез и осматривают пораженные зоны. Мужчины показывают свой член, яички, анальное отверстие и оголяют головку. Гинекологический осмотр мочеиспускательного канала и влагалища у женского пола осуществляется с помощью зеркала. Для диагностики используют: Лечение происходит в 2 этапа: Лишь в этом случае терапия будет эффективной, ведь герпес опасное заболевание, способное вызывать ряд осложнений, приводящих к развитию серьезных половых и мочеполовых болезней (раку шейки матки и простаты). Герпес половых органов лечится с помощью специальных мазей, параллельно с которыми могут назначаться антигистаминные и витаминные препараты. В отдельных случаях необходимо ввести ограничения на определенные продукты питания, ставшие первопричиной развития герпесной инфекции в организме человека. Самыми эффективными лекарственными средствами для борьбы с герпесвирусами являются противовирусные мази и таблетки, обладающие высоким избирательным действием на вирусы герпеса с активным компонентом ацикловир, валацикловир, фамцикловир, пенцикловир, аллостатин: Мази проникают глубоко в нижележащие ткани, воздействуя непосредственно на возбудителя заболевания. Лекарственные препараты в форме таблеток борются с вирусом внутри организма. Мази, гели и крема наносят тонким слоем 3–5 раз в день, хотя точную дозировку и количество нанесения мази на поражённые участки половых органов может назначить только лечащий врач. При эрозиях и ранках рекомендуется использовать антисептики (Хлоргексидин, раствор Фурацилина, Мирамистин) для обработки поврежденных участков. В более тяжелых случаях врач может назначить иммуномодуляторы, способствующих укреплению иммунитета. Большой популярностью пользуются народные методы лечения генитального герпеса. Зачастую они применяются для предотвращения дальнейшего развития заболевания (то есть на начальной стадии), и показывают довольно неплохие результаты. Использование этого средства целесообразно в случае проявления первичных симптомов генитального герпеса (покраснения, зуда, ощущения легкого покалывания и пощипывания). Пасту наносить исключительно на кожные покровы. Если признаки болезни были замечены на слизистой оболочке половых органов, то применения данного метода лечения опасно! Намазывать зубную пасту необходимо тонким слоем, затем подождать, пока она полностью высохнет, и легонько снять с помощью ватки или косметического диска, смоченного в антисептическом растворе. Проделывать манипуляцию до полного исчезновения тревожных признаков. Разрезать зубчик чеснока пополам и протирать покрасневшие участки кожи в интимной зоне до полного исчезновения первичных симптомов. Нельзя использовать для лечения герпеса, если он проявился на головке члена у мужчин и на слизистой оболочке влагалища у женщин. Пижма снимает воспаление, способствует заживление и предотвращает появление новых высыпаний. Как приготовить отвар: Используется для протирания пораженных мест. Также отлично действует на первом этапе развития герпеса половых органов. Хорошее средство при обильных герпетических высыпаниях. Способ приготовления: Больным рекомендуется обратить внимание на своё питание. Важно исключить из своего рациона спиртные напитки, острые блюда, копчёности, солку, сладкое и жареное. Отдавать предпочтение следует: морепродуктам, молочным изделиям, овощам и зелени (луку, лимону, чесноку, имбирю, картофелю), мясу, рыбе, яйцам, соевым и пшеничным продуктам питания, а также морской капусте. Женщинам при беременности рекомендуется употреблять в пищу больше продуктов, богатых витаминами, полезными микроэлементами и лизином. Не пытайтесь вскрыть везикулы самостоятельно. В определенных случаях так действительно можно добиться скорейшего выздоровления, но это повышает риск инфицирования других частей тела. Если вы все же прибегли к подобной методике, тогда необходимо сразу приложить к ране вату или специальную стерильную салфетку, смоченную спиртом или спиртовой настойкой лекарственных растений (мяты, ромашки, пустырника, боярышника), а саму процедуру проводить в перчатках. К общим осложнениям относятся: Половой герпес отрицательно влияет на выделительную систему, негативно отражается на детородной функции: Чтобы это неприятное явление не стало постоянным спутником человека, необходимо тщательно и ответственно подойти к вопросу его профилактики. Болезнь намного легче предотвратить, чем вылечить, поэтому возьмите на вооружение несколько простейших советов: Периодами обострения герпес-вируса является весенняя и осенняя пора, поэтому в эти времена года старайтесь особенно тщательно заботиться о здоровье, ведь лучше вас этого не сможет сделать никто. gerpes03.ru Герпес на половых органах относится к заболеваниям, передающимся половым путём. Провоцирует развитие герпеса вирус первого или второго типа. Это заболевание второе по численности среди половых болезней, и уступает оно лишь трихомонозу. Заразиться инфекцией несложно, гораздо труднее вылечить болезнь, поскольку вирус поселяется в организме человека и переходит в латентную фазу, обостряясь, время от времени. Интимный контакт с заражённым человеком является причиной генитального герпеса. Здоровый половой партнёр получает от носителя вирус простого герпеса первого или второго типа – непосредственного возбудителя герпеса на половых органах. Вирус этих двух типов можно получить не только половым путём, но и при поцелуях, телесном контакте, при самоинфицировании через слизистые оболочки и кожу, а также вертикальным путём. Высокую степень заразности полового партнёра дают рецидивы инфекции у носителя. Многие пациенты сами не знают, что являются опасными половыми партнёрами и их организм содержит герпесвирус. Это связано с тем, что в первую очередь происходит поражение нервной системы, где прячется вирус. Если у носителя сильный иммунитет и вирус первого или второго типа не манифестирует, то он не передаст его половому партнёру. Если же в области гениталий или на теле появились пузырьки, то высок риск полового пути передачи. Есть определённые факторы, которые могут провоцировать обострения, инфекция в этом случае возникает на фоне предпосылок: Чаще всего высыпания на половых органах диагностируется у женщин детородного возраста, а среди мужчин ему подвержены гомосексуалисты. Причины герпеса на половых органах Симптомы генитального герпеса долгое время могут не проявляться, поскольку протекает так называемый инкубационный период. Его длительность зависит от иммунитета заболевшего, поэтому у людей с сильными защитными силами герпес на половых органах может активизироваться спустя несколько недель. Сыпь при генитальном герпесе Типичные симптомы – покраснение кожного покрова, болезненность при прикосновении. В течение первых суток можно заметить пузырьки на коже, наполненные прозрачным содержимым. Все это время пациенты испытывают зуд и жжение в области наружных половых органов. Когда появляется сыпь, эти симптомы немного утихают, а на их место выступает боль, которая усиливается, особенно при раздражении высыпаний нижним бельём, руками во время гигиенических процедур. Лёгкие формы генитального герпеса ограничиваются проявлением местной симптоматики, а при тяжёлой форме заболевания провоцируются отёчность, повышение температуры тела, увеличение паховых лимфоузлов. В дальнейшем пузырьки за пару дней увеличиваются в размерах, содержимое нагнаивается и превращается из прозрачного в грязно-жёлтое. Затем в области высыпаний появляются язвочки – это лопнувшие везикулы. Герпес на половых органах Локализация генитального герпеса у женщин – область половых губ, цервикального канала и влагалище. У мужчин можно встретить везикулы непосредственно герпес на половом члене, в области мошонки и иногда – на внутренней стороне бедра. Симптомы герпеса на половых органах Диагностировать генитальный герпес половых органов можно при помощи нескольких диагностических методик. Современная диагностика предполагает назначение больному следующих видов анализов: При помощи этих методов можно с высокой вероятностью установить, есть ли инфицирование герпесом, тип возбудителя и назначить пациенту эффективное лечение заболевания. Диагностика генитального герпеса Лечение заболевания зависит во многом от стадии течения. Герпес половых органов можно вылечить комплексно, назначая несколько видов препаратов для борьбы с заболеванием. Терапия патологии консервативная, и основывается на применении противовирусных препаратов, иммуномодулирующих средств и симптоматических медикаментов. Среди медикаментозных препаратов ключевая роль препаратам с противовирусным действием. Применять их нужно как можно раньше, желательно – в первые сорок восемь часов после появления симптомов. Это поможет справиться с проявлением заболевания на той стадии, когда количество вирусных частиц можно подавить лекарствами. Среди препаратов наилучшей активностью обладают «Ацикловир», «Валацикловир» и «Фамцикловир». Принимают их в таблетированной форме так, чтобы в сутки принятая доза составляла 1 г (или 1000 мг). Это очень легко рассчитать, ориентируясь на дозировку, указанную на каждом препарате. Кратность приёма – два-три раза в сутки. Ацикловир и Фамцикловир Эффективное лечение генитального герпеса – применение местных препаратов на половых органах. С высыпаниями можно бороться противовирусными мазями – «Герпевир», «Ацикловир», «Зовиракс». Ими смазывают поражённые поверхности половых органов несколько раз в день. В качестве иммуномодуляторов можно принимать «Имунофан», «Панавир», «Галавит», «Тилорон» и другие препараты. Симптоматические лекарства применяют при необходимости, если течение заболевания осложнилось повышением температуры. Галавит и Тилорон Среди средств народной медицины, которые могут бороться с болезнью, врачи не советуют применять ни одно средство, поскольку от вируса, как такового, народные методики не исцеляют. Есть смысл применять общеукрепляющие лекарства для повышения иммунитета, чтобы избежать развития рецидива. В этом плане пациентам рекомендуют клюквенные морсы, настойку эхинацеи. В питание необходимо включить цитрусовые, лук и чеснок, имбирь, мумиё. Лечение герпеса на половых органах Уберечься стопроцентно от герпеса нельзя, поскольку даже использование презерватива при половом контакте не даёт полной гарантии. Если случился интимный контакт с ненадёжным половым партнёром, то необходимо сразу же обработать половые органы раствором «Мирамистина», препаратом «Бетадин» (выпускается в различных формах), обработаться спреем «Панавир». Инфекция на половых органах может атаковать даже здорового человека. Поэтому для избавления от заболевания не стоит затягивать визита к врачу – необходимо обращаться при первых же проявлениях генитального герпеса. Лечить заболевание на начальной стадии гораздо проще, также есть шанс избежать тяжёлых осложнений. herpes.center Прыщи возникают вследствие повышенной выработки подкожного сала. Они имеют обыкновение появляться в самый неподходящий момент. Предлагаем узнать о способах избавления от прыщей в домашних условиях. Он уничтожает бактерии и стягивает кожу. Для лечения достаточно приложить к воспаленному участку ломтик лимона на 5–15 секунд. Уже на следующий день можно будет увидеть положительные изменения. Этот недорогой препарат обладает сильными дезинфицирующими и отшелушивающими свойствами. Следует смазать места воспалений салициловой мазью перед сном, а утром использовать увлажняющий крем. Для приготовления домашней аспириновой маски нужно измельчить пару таблеток лекарства и смешать с водой до получения кашицы. Полученный состав нужно нанести на прыщик и оставить до утра. Этот натуральный продукт наносят на прыщи и оставляют на ночь. Он уничтожает бактерии, успокаивает раздраженную кожу. Заваренный чайный пакетик следует просто приложить к прыщику и подержать 5–10 минут. За это время поврежденный участок кожи подвергнется воздействию вяжущих веществ и антиоксидантов.
Яичный белок следует взбить в пену, смазать им прыщики и оставить на ночь. Утром маску смывают теплой водой и смазывают лицо кремом. Пленки, которые находятся под яичной скорлупой, можно просто наклеить на прыщи. Утром их удаляют, а остатки белка смывают теплой водой. Чтобы внешний вид всегда был безупречным, и на коже не появлялись угри и прыщи, следуйте следующим советам: Кроме того, воспаления на коже могут появляться вследствие стресса. Чтобы от них избавиться, следует больше отдыхать, меньше нервничать и отвлекаться от проблем, посещая тренажерный зал или занимаясь любимым хобби. Вам нужно через пару часов присутствовать на ответственном мероприятии, или вы собираетесь на судьбоносное свидание, но у вас на лице неожиданно вскочил прыщ? Делимся советами, что нужно сделать в такой ситуации. Очевидно, что вылечить прыщик за пару часов вряд ли удастся. Однако можно постараться снять покраснение и выровнять рельеф кожи. Для этого можно использовать:
Воспользовавшись этими советами, вы сможете быстро избавиться от прыщей и предотвратить их появление в будущем.
Акне (угревая сыпь) появляется в результате сбоев важных функциональных процессов в организме, и чтобы понять, как избавиться от прыщей на лице, необходимо определить конкретную причину проблемы. Различают несколько видов угревой сыпи, в основном локализующейся на лице (на лбу, носу и щеках). Для лечения акне специалисты советуют использовать средства с натуральным составом и избегать их выдавливания. Проблема может беспокоить в любом возрасте, но чаще всего акне появляется у подростков, на фоне гормональной перестройки.
Прыщи — это болезненные точечные воспаления, локализованные на кожном покрове, нередко с гнойным или серозным, содержимым внутри. В дерматологии акне считается не только косметологической проблемой, но и признаком нарушений орган-систем. Большую роль в появлении угревой сыпи играет генетическая расположенность. На вопрос, от чего появляются прыщи на лице, специалисты также часто указывают на недостаток содержания меланина в кожных клетках. Важно знать, что угревая сыпь на лице является сигналом о наличии проблем с соматическим здоровьем.
Угревая сыпь – медицинский термин. Косметологи и дерматологи используют также термин акне. Акне представляет собой кожную болезнь, поражающую сальные железа и волосяные фолликулы. Патологическое состояние возникает в результате закупорки поры сальной пробкой, а также попадания в нее и размножения болезненных агентов, в частности таких бактерий, как золотистый стафилококк, клещ-демодекс или грибки кандида.
Многие задаются вопросом, что делать, если на лице прыщи, беспокоясь только об эстетической стороне проблемы, которая на самом деле имеет более серьезные предпосылки.
Для правильного подбора стратегии лечения необходимо воспользоваться существующей классификацией акне и ознакомиться с отличительными признаками каждого вида прыщей.
Виды прыщей на лице классифицируются по стадиям развития:
Карбункулы, фурункулы, прыщи и угри на лице могут быть инфекционного генеза. При вскрытии они выделяют гной, нередко с примесью крови. Пятна на лице после прыщей, выступающие в качестве основной причины беспокойства многих женщин, в большинстве случаев являются результатом этой формы акне.
По этиологии различают эндогенные и экзогенные (вульгарные) прыщи.
Эндогенный вид жирных прыщей чаще всего обнаруживается у подростков, у людей с сахарным диабетом, проблемами с ЖКТ и у беременных женщин. Прыщи на лице у женщин могут появиться также:
Экзогенные жирные прыщи на лице возникают в результате неправильного ухода за проблемной кожей лица, а также при усиленной работе сальных желез вследствие:
Экзогенные прыщи могут появиться при контакте с агрессивными химическими веществами, а также при использовании некачественной косметики или грима.
Классификация заболевания ведется и по возрастным категориям. Различают пубертатное акне, обусловленное изменениями гормонального фона у подростков в возрасте 12 – 13 лет. Акне у людей после 25 лет является симптомом сбоя работы эндокринной системы, а также указывает на неправильный рацион питания и наличие вредных привычек.
Причин развития угревой болезни довольно много. Прыщи на лице, причины которых часто кроятся в нарушении работы сальных желез, возникают, когда железы выделяют слишком много или мало кожного сала.
При большом количестве кожного сала, оно попадает в поры и закупоривает их, вызывая воспалительный процесс. Если сало вырабатывается в недостаточном количестве, снижаются защитные способности кожи, и она легко подвергается воздействию патогенных микроорганизмов.
К причинам появления угревой сыпи также относятся:
Многих интересует вопрос, почему на лбу появляются прыщи. Причинами локализации акне на лбу могут быть:
Чтобы понять, как лечить прыщи на лице, необходимо пройти консультацию у врача – дерматолога. Для правильного выбора терапевтического курса важно определить конкретную причину кожной болезни.
Специалисты утверждают, что появление угревой болезни связано со здоровьем человека. Органы, отвечающие за прыщи на лице, определяются по месту локализации акне. Появление угревой сыпи:
Организовать лечение акне необходимо после определения причины патологии. Необходимо обратить особое внимание на выбор средств для ухода за кожей лица, поскольку часто именно некачественные косметические средства становятся причиной появления угрей. Средства для ухода должны соответствовать возрасту и типу кожи. Советуется отдавать предпочтение косметике с натуральным составом.
Не рекомендуется злоупотреблять тональными кремами и пудрой. Для сухой кожи следует выбирать косметику, балансирующую влажность в кожных клетках. Обладательницам жирной кожи необходимо использовать средства для ухода, предназначенные только для соответствующего типа дермы. Ежедневно перед сном лицо необходимо очищать от следов косметики. Умываться нужно средствами, не содержащими мыло, чтобы не пересушить кожу.
Необходимо также следить за рационом питания:
При необходимости следует обратиться к дерматологу или к косметологу. Выдавливание прыщей на лице строго запрещается, поскольку это чревато занесением инфекции и травмой волосяной фолликулы.
Опытные дерматологи подчеркивают, что лучшее средство от прыщей на лице должно иметь натуральный состав и не оказывать агрессивного воздействия на эпидермис. При индивидуальной чувствительности к определенным химическим компонентам важно перед использованием средства от акне ознакомиться с составом. Некоторые химические элементы, включенные в состав косметического средства, могут, наоборот, усугубить состояние.
К эффективным средствам относятся:
Предотвратить появление акне и продлить молодость кожи лица можно, если соблюдать правила здорового образа жизни, своевременно лечить болезни внутренних органов и отказаться от вредных привычек.
К способам профилактики появления прыщей относится также правильный и регулярный уход за кожей с использованием грамотно подобранных средств.
Тяжесть проявления акне напрямую влияет на наш уровень жизненного дискомфорта и самооценки. Если акне ограничивается только наличием комедонов, милиумов и мелких гнойничков, можно успешно лечить кожу гелями и кремами, содержащими бензоил пероксид. Если акне более выражено, например, обнаруживается большое количество узелков и гнойничков или лечение только уходовыми средствами не работает, возможно, назначение более серьезной терапии. Кожа с любыми проявлениями акне нуждается в особенном уходе. Полезные советы от косметолога СМЦ Бондарь Ирины Николаевны: Лечение акне — процесс, к сожалению, не быстрый. Он занимает от трех месяцев и более, поскольку должно пройти не меньше трех полных циклов обновления верхнего слоя кожи, чтобы положительные изменения стали заметны. Если же течение акне осложнено появлением узелков и гнойничков, кроме лица, на груди и спине или возникновением сливных болезненных подкожных узлов, то в такой ситуации необходимо применение изотретиноина в таблетках и гормональной терапии. Важно, что применять такие препараты надо длительно и только под контролем врача! Даже, если в первые два-три месяца может показаться, что эффекта нет, ни в коем случае нельзя прерывать лечение! Правильный настрой на долговременное, регулярное лечение является, практически, самым важным для конечного результата. За профессиональной помощью в вопросе лечения акне и ухода за кожей, вы всегда можете обратиться к врачу-косметологу, дерматологу Бондарь Ирине Николаевне. Пациентам СМЦ доступны косметологические услуги и процедуры: Один из самых распространённых косметических недостатков, с которым не понаслышке знакомы не только тинейджеры, но и вполне взрослые люди — акне. Воспаления, прыщи на лице: советы дерматолога и косметолога Чтобы выявить факторы, провоцирующие избыточную стимуляцию сальных желез, специалист по кожным болезням, прежде всего, направляет на консультацию к гастроэнтерологу, ЛОРу, эндокринологу, иммунологу, цель которых — обнаружить, погасить очаг инфекции. Со своей стороны дерматологи рекомендуют своим пациентам свести к минимуму поступление в организм веществ, способных вызывать увеличение секреции сальных желез: Когда кожа воспалена, стоит на время отказаться от умывания водой, даже кипячёной. C угрями неплохо справляются аптечные лосьоны с противовоспалительным и антибактериальным действием. После их применения накладывают препарат, основным действующим веществом которого является местный антибиотик и бензоил peroxide либо сера, минимизирующие количество патогенной флоры. При лёгкой форме акне советы дерматолога сводятся к необходимости грамотного подбора косметических продуктов, правильного очищения, а также к избавлению от стресса. Учесть ваши индивидуальные особенности сможет только специалист. Принимая во внимание выраженность симптомов, тип кожи, он подберёт для вас наиболее действенные препараты. Что делать, если “обсыпало” спину и грудь, как ухаживать за проблемной кожей в этих, порой труднодоступных местах и как предотвратить повторные высыпания?
Летом наш организм вырабатывает больше кожного сала, к тому же, мы больше потеем и пользуемся солнцезащитными продуктами. Что делать, чтобы остановить сыпь или уменьшить уже появившуюся? Вы можете смело использовать такие же продукты, что и для лица, но убедитесь, что в бьюти-средстве нет бензоилпероксида. Если ничего из списка выше не работает, назначьте встречу с дерматологом. Возможно, ваша проблема в гормональном сбое или в том, что чрезмерно активные сальные железы на фоне стресса смогли спровоцировать развитие дрожжевой инфекции. Можно ли пользоваться скрабами, чтобы убрать прыщи со спины и зоны декольте? Скрабы и жесткие мочалки – не лучшая идея для тех, у кого есть прыщи и воспаления на теле. Отшелушивая кожу с помощью абразивных частиц и мочалок можно разнести инфекцию с зараженной зоны, на здоровую. Также можно переусердствовать, если вы слишком энергично трете кожу, в результате она станет пересушенной и начнет выделять больше масла, что, в последствии, приведет к еще большему количеству прыщей. Чем чище кожа, тем лучше. Нередко люди, склонные к акне, страдают маниакальным желанием постоянно очищать кожу, умывать лицо, чем-то его смазывать. Эта навязчивая идея нарушает естественные защитные свойства кожи и приводит лишь к обострению заболевания. Выдавливание прыщей способствует их быстрому заживлению. Вскрывая очаг воспаления в нестерильных условиях, вы способствуете распространению инфекции по поверхности кожи. Неудивительно, что после такой экзекуции вместо одного прыща у вас может появиться пять. Кстати, к таким же последствиям может привести использование в период обострения абразивных скрабов и модных сейчас щёток для очищения. Следование диете эффективно при лечении акне. Тот факт, что питание как-то влияет на обострение акне, пока не доказан. Конечно, при сопутствующих заболеваниях, которые могут проявить себя в виде прыщей на лице, вам может быть назначена соответствующая диета. Прыщи на конкретной области лица свидетельствуют о проблемах с определённым внутренним органом. Этот миф во многом связан с тем, что на приёме врачи уделяют большое внимание изменению кожных покровов, которые во многом позволяют поставить правильный диагноз. Диагностика по коже очень популярна в восточной медицине. В ней используются карты тела человека, на которых отмечено, с чем связаны изменения кожи (в том числе и появление прыщей) в тех или иных областях. Но следует отметить: даже сами китайские доктора говорят, что ставить 100% диагноз на основе подобных карт нельзя. Можно лишь гипотетически предположить наличие проблемы. При этом врачи-косметологи хорошо знают: расположение прыщей по центру лица чаще характерно для подростков, а по периферии — для тех, кто старше 25—30 лет.
Процесс избавления от акне довольно долгий и сложный, но необходимый, так как последствия для кожи могут оказаться плачевными, если вовремя не обратиться за помощью.
Существует целый ряд различных методов лечения акне, среди основных можно назвать различные способы чистки лица, проводимые в салонах, также популярна инъекционная биоревитализация. В зависимости от особенностей вашей кожи можно выбрать лазерную чистку лица или обычную, пилинг или даже глубокую чистку. Параллельно с чисткой лица проводят антибактериальную обработку кожи, чтобы избежать воспаления и попадания в микроранки бактерий, которые лишь усугубят ситуацию. На данном этапе косметологи чаще всего применяют различные спиртовые растворы и бактерицидные кремы, если это не помогает, то назначают прием специальных таблеток или уколы.
Одна из причин появления прыщей – неправильная работа сальных желез, именно поэтому во время лечения акне так важно контролировать выделение кожного сала. Для этого осуществляется анализ и последующий контроль деятельности эндокринных желез при помощи различных методик, к примеру, женщинам рекомендуют в период лечения акне пользоваться гормональными оральными контрацептивами. Чтобы больше не мучиться вопросом, как вылечить акне, следует также следить за состоянием иммунитета, так как организм, не способный бороться с вирусами и бактериями будет снова и снова подвержен воспалительным процессам. Если угревая сыпь была спровоцирована внутренними заболеваниями, то их лечение является важнейшим и основным этапом лечения акне.
Если вам уже удалось избавиться от угрей, не стоит тутже забывать обо всех процедурах, через которые вы прошли, все это не будет эффективным без грамотной профилактики. Чтобы избежать возобновления акне следует тщательно следить за гигиеной – умываться не менее двух раз в день, используя при этом специальные средства, участки, склонные к появлению прыщиков смазывать лекарственными кремами и очищать с удвоенным вниманием.
Прыщи – это болезнь, поэтому врачи настоятельно не рекомендуют заниматься самолечением, даже если вам кажется, что проблема небольшая. Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс. Угри — одно из наиболее распространенных кожных заболеваний в мире, которым страдают около 85% молодых людей (1). Традиционные средства от прыщей, такие как салициловая кислота, ниацинамид или перекись бензоила, оказались наиболее эффективными решениями от прыщей, но они могут быть дорогими и иметь нежелательные побочные эффекты, такие как сухость, покраснение и раздражение. Это побудило многих людей искать средства для естественного лечения прыщей в домашних условиях. Фактически, одно исследование показало, что 77% пациентов с акне пробовали альтернативные методы лечения акне (2). Многие домашние средства не имеют научной поддержки, поэтому необходимы дальнейшие исследования их эффективности. Однако, если вы ищете альтернативные методы лечения, вы все равно можете попробовать. В этой статье рассматриваются 13 популярных домашних средств от прыщей. Угри возникают, когда поры кожи забиваются жиром и омертвевшими клетками кожи. Каждая пора связана с сальной железой, которая производит маслянистое вещество, называемое кожным салом. Дополнительный кожный жир может закупоривать поры, вызывая рост бактерий, известных как Propionibacterium acnes или P. Ваши лейкоциты атакуют P. acnes , что приводит к воспалению кожи и акне. Некоторые случаи акне более серьезны, чем другие, но общие симптомы включают белые точки, черные точки и прыщи. Многие факторы могут способствовать развитию акне, в том числе: Стандартные клинические методы лечения являются наиболее эффективными для уменьшения угрей.Вы также можете попробовать домашние средства, хотя необходимы дополнительные исследования их эффективности. Ниже приведены 13 домашних средств от прыщей. Яблочный уксус получают путем ферментации яблочного сидра или нефильтрованного сока отжатых яблок. Как и другие уксусы, он известен своей способностью бороться со многими видами бактерий и грибков (3, 4). Яблочный уксус содержит органические кислоты, такие как лимонная кислота, которые, как было установлено, убивают P. Исследования показали, что янтарная кислота, еще одна органическая кислота, подавляет воспаление, вызванное P.acnes , которые могут предотвратить рубцевание (6). Молочная кислота, еще одна кислота в яблочном уксусе, также может улучшить внешний вид шрамов от прыщей (7, 8). Хотя некоторые компоненты яблочного уксуса могут помочь при угревой сыпи, в настоящее время нет доказательств, подтверждающих его использование для этой цели. Некоторые дерматологи вообще не советуют использовать яблочный уксус, так как он может вызвать раздражение кожи. Обратите внимание, что нанесение яблочного уксуса на кожу может вызвать ожоги и раздражение. Органические кислоты в яблочном уксусе могут помочь убить бактерии, вызывающие прыщи, и уменьшить появление шрамов.Нанесение на кожу может вызвать ожоги или раздражение, поэтому использовать его следует осторожно. Цинк — важное питательное вещество, которое важно для роста клеток, выработки гормонов, обмена веществ и иммунной функции. Он относительно хорошо изучен по сравнению с другими натуральными средствами от прыщей. Исследования показывают, что у людей с акне уровень цинка в крови обычно ниже, чем у людей с чистой кожей (9). Несколько исследований также показали, что пероральный прием цинка может помочь уменьшить угри. Например, обзор 2014 года показал, что цинк более эффективен при лечении тяжелых и воспалительных акне, чем при лечении акне средней степени (10). Оптимальная дозировка цинка при угревой сыпи не установлена, но в нескольких более ранних исследованиях наблюдалось значительное снижение угрей при использовании 30–45 мг элементарного цинка в день (11, 12, 13). Элементарный цинк означает количество цинка, которое присутствует в соединении. Цинк доступен во многих формах, и они содержат разное количество элементарного цинка. Оксид цинка содержит наибольшее количество элементарного цинка — 80%. Рекомендуемый безопасный верхний предел цинка составляет 40 мг в день, поэтому, вероятно, лучше не превышать это количество, если вы не находитесь под наблюдением врача. Прием слишком большого количества цинка может вызвать побочные эффекты, включая боль в желудке и раздражение кишечника. Также важно отметить, что нанесение цинка на кожу не доказало свою эффективность. Это может быть связано с тем, что цинк плохо всасывается через кожу. У людей с акне уровень цинка обычно ниже, чем у людей с чистой кожей. Несколько исследований показывают, что пероральный прием цинка может уменьшить угри. Мед и корица обладают способностью бороться с бактериями и уменьшать воспаление, которые являются двумя факторами, вызывающими прыщи (14, 15). Исследование 2017 года показало, что комбинация меда и экстракта коры корицы оказывает антибактериальное действие против P. acnes (16). Другое исследование показало, что мед сам по себе может блокировать рост или убивать P.угри (17). Хотя это открытие не обязательно означает, что мед эффективно лечит прыщи. Исследование, проведенное с участием 136 человек с акне, показало, что нанесение меда на кожу после использования антибактериального мыла было не более эффективным для лечения акне, чем использование мыла самостоятельно (18). Хотя противовоспалительные и антибактериальные свойства меда и корицы могут уменьшить угри, необходимы дополнительные исследования. Мед и корица обладают противовоспалительными и антибактериальными свойствами. Они могут помочь уменьшить угри, но необходимы дополнительные исследования. Масло чайного дерева — это эфирное масло, которое получают из листьев Melaleuca alternifolia , небольшого дерева, произрастающего в Австралии. Хорошо известен своей способностью бороться с бактериями и уменьшать воспаление кожи (19, 20). Более того, несколько исследований показали, что нанесение масла чайного дерева на кожу может уменьшить угри (21, 22, 23). Другое небольшое исследование показало, что, по сравнению с пероксидом бензоила, участники, использующие мазь с маслом чайного дерева от прыщей, испытывали меньше сухости и раздражения кожи. Они также были более удовлетворены лечением (24). Учитывая, что местные и пероральные антибиотики могут вызывать бактериальную резистентность при длительном применении от прыщей, масло чайного дерева может быть эффективной заменой (21). Масло чайного дерева очень сильнодействующее, поэтому всегда разбавляйте его перед нанесением на кожу. Масло чайного дерева обладает сильными антибактериальными и противовоспалительными свойствами. Нанесите его на кожу, чтобы уменьшить угри. Зеленый чай очень богат антиоксидантами, и его употребление может способствовать укреплению здоровья. Может также помочь уменьшить прыщи. Вероятно, это связано с тем, что полифенолы в зеленом чае помогают бороться с бактериями и уменьшать воспаление, которые являются двумя основными причинами прыщей (25). Существует не так много исследований, изучающих преимущества употребления зеленого чая при угревой сыпи, и необходимы дополнительные исследования. В одном небольшом исследовании с участием 80 женщин участники принимали 1500 мг экстракта зеленого чая ежедневно в течение 4 недель.К концу исследования у женщин, которые принимали экстракт, было меньше прыщей на носу, подбородке и вокруг рта (26). Исследования также показали, что употребление зеленого чая может снизить уровень сахара в крови и уровень инсулина, которые являются факторами, которые могут способствовать развитию акне (27). Многие исследования также показывают, что нанесение зеленого чая непосредственно на кожу может помочь от прыщей. Исследования показывают, что главный антиоксидант зеленого чая — эпигаллокатехин-3-галлат (EGCG) — снижает выработку кожного сала, борется с воспалением и подавляет рост P.acnes у лиц с склонной к акне кожей (28). Многочисленные исследования показали, что нанесение экстракта зеленого чая на кожу значительно снижает выработку кожного сала и образование прыщей у людей с акне (29, 30, 31). Вы можете купить кремы и лосьоны, содержащие зеленый чай, но так же легко приготовить смесь дома. Еще можно добавить в мед оставшуюся заварку и сделать маску. Зеленый чай богат антиоксидантами, которые помогают бороться с бактериями и уменьшают воспаление. Некоторые исследования показывают, что нанесение экстракта зеленого чая на кожу может уменьшить угри. Гамамелис получают из коры и листьев североамериканского кустарника гамамелиса, Hamamelis virginiana .Он содержит дубильные вещества, которые обладают сильными антибактериальными и противовоспалительными свойствами (32, 33). Вот почему он используется для лечения широкого спектра кожных заболеваний, включая перхоть, экзему, варикозное расширение вен, ожоги, синяки, укусы насекомых и прыщи. В настоящее время, по-видимому, очень мало исследований способности гамамелиса конкретно лечить прыщи. В одном небольшом исследовании, финансируемом компанией по уходу за кожей, 30 человек с легкой или средней степенью угревой сыпи использовали трехступенчатую процедуру для лица два раза в день в течение 6 недель. Гамамелис был одним из ингредиентов второго этапа лечения. К концу исследования у большинства участников наблюдалось значительное улучшение состояния акне (34). Исследования также показывают, что гамамелис может бороться с бактериями и уменьшать раздражение и воспаление кожи, которые могут способствовать возникновению прыщей (35, 36, 37). Важно отметить, что коммерчески приготовленные версии могут не содержать дубильные вещества, поскольку они часто теряются в процессе дистилляции. Интернет-магазин гамамелиса. Нанесение гамамелиса на кожу может уменьшить раздражение и воспаление. Это может быть полезно для людей с акне, но необходимы дополнительные исследования. Алоэ вера — тропическое растение, листья которого образуют прозрачный гель. Гель часто добавляют в лосьоны, кремы, мази и мыло. Обычно используется для лечения ссадин, сыпи, ожогов и других кожных заболеваний. При нанесении на кожу гель алоэ вера может помочь заживить раны, лечить ожоги и бороться с воспалениями (38). Алоэ вера содержит салициловую кислоту и серу, которые широко используются при лечении акне. Исследования показали, что нанесение салициловой кислоты на кожу уменьшает угри (39, 40, 41, 42). Несколько исследований также показали, что гель алоэ вера в сочетании с другими веществами, такими как крем с третиноином или масло чайного дерева, может уменьшить угревую сыпь (43, 22). Хотя исследования показывают многообещающие, противоугревые свойства самого алоэ вера требуют дальнейших научных исследований. Вы также можете купить гель алоэ вера в магазине, но убедитесь, что это чистое алоэ без каких-либо добавок. При нанесении на кожу гель алоэ вера может помочь заживить раны, лечить ожоги и бороться с воспалениями. Это может быть полезно для людей с акне, но необходимы дополнительные исследования. Омега-3 жирные кислоты — это здоровые жиры, которые обладают множеством преимуществ для здоровья. Вы должны получать эти жиры из своего рациона, но исследования показывают, что большинство людей, которые придерживаются стандартной западной диеты, не получают их в достаточном количестве (44). Рыбий жир содержит два основных типа жирных кислот омега-3 — эйкозапентаеновую кислоту (EPA) и докозагексаеновую кислоту (DHA). Было показано, что высокие уровни EPA и DHA снижают воспалительные факторы, что может снизить риск появления прыщей (45). В одном исследовании 45 человек с акне ежедневно получали добавки омега-3 жирных кислот, содержащие как EPA, так и DHA. Через 10 недель их прыщи значительно уменьшились (46). Не существует конкретной рекомендуемой суточной нормы потребления омега-3 жирных кислот. В Рекомендациях по питанию для американцев на 2015–2020 гг. Рекомендуется, чтобы здоровые взрослые потребляли около 250 мг комбинированных ЭПК и ДГК каждый день (47). Вы также можете получить жирные кислоты омега-3, употребляя в пищу лосось, сардины, анчоусы, грецкие орехи, семена чиа и молотые семена льна. Узнайте больше о добавках рыбьего жира. Рыбий жир содержит два основных типа жирных кислот омега-3 — EPA и DHA. Прием добавок рыбьего жира может помочь уменьшить прыщи. Отшелушивание — это процесс удаления верхнего слоя омертвевших клеток кожи. Для этого можно использовать химические вещества или механически отшелушивать с помощью щетки или скраба для физического удаления клеток (48). Отшелушивание может улучшить состояние акне, удаляя клетки кожи, которые закупоривают поры. Он также может сделать лечение акне более эффективным, позволяя им проникать глубже после удаления самого верхнего слоя кожи. В настоящее время исследования по отшелушиванию и его способности лечить прыщи ограничены. Некоторые исследования показывают, что микродермабразия, метод отшелушивания, может улучшить внешний вид кожи, в том числе в некоторых случаях рубцевания прыщей (49, 50). В одном небольшом исследовании 38 пациентов с акне получали восемь процедур микродермабразии с интервалом в неделю. Другое небольшое исследование показало, что шесть сеансов микродермабразии еженедельно помогли стимулировать восстановление кожи (52). Хотя эти результаты показывают, что отшелушивание может улучшить здоровье и внешний вид кожи, необходимы дополнительные исследования прыщей. Существует множество продуктов для отшелушивания, но вы также можете приготовить скраб дома, используя сахар или соль. Обратите внимание, что механическое отшелушивание, например, с помощью жестких скрабов или щеток, может вызывать раздражение и повреждать кожу.По этой причине некоторые дерматологи рекомендуют щадящее химическое отшелушивание с помощью продуктов на основе салициловой или гликолевой кислоты. Если вы решите попробовать механическое отшелушивание, аккуратно потрите кожу, чтобы не повредить ее. Отшелушивание — это процесс удаления верхнего слоя омертвевших клеток кожи.Он может уменьшить появление шрамов и обесцвечивание, но необходимо провести дополнительные исследования его способности лечить акне. Взаимосвязь между диетой и акне обсуждается годами. Исследования показывают, что диетические факторы, такие как инсулин и гликемический индекс, могут быть связаны с акне (53). Гликемический индекс (ГИ) пищи — это показатель того, насколько быстро она повышает уровень сахара в крови. Употребление в пищу продуктов с высоким ГИ вызывает всплеск инсулина, что, вероятно, увеличивает выработку кожного сала.В результате продукты с высоким ГИ могут напрямую влиять на развитие и тяжесть прыщей. Продукты с высоким гликемическим индексом включают обработанные пищевые продукты, такие как: продукты с низким гликемическим индексом индекс включает: В одном исследовании 66 человек соблюдали нормальную или низкогликемическую диету. Другое исследование с участием 64 человек показало, что люди с акне средней или тяжелой степени придерживаются диеты с большим количеством углеводов и более высокой гликемической нагрузкой, чем люди без акне (55). Эти небольшие исследования показывают, что диета с низким гликемическим индексом может помочь людям с кожей, склонной к акне. Требуются дополнительные более масштабные и продолжительные исследования. Употребление в пищу продуктов с высоким гликемическим индексом может увеличить выработку кожного сала и способствовать появлению прыщей.Необходимы дополнительные исследования, чтобы определить, может ли диета с низким гликемическим индексом вылечить или предотвратить акне. Связь между молочными продуктами и прыщами весьма противоречива. Молоко и молочные продукты содержат гормоны, такие как IGF-1, вызывающий прыщи. Другие гормоны в молоке могут вызвать гормональные изменения и привести к появлению прыщей (53). Одно исследование с участием людей в возрасте от 10 до 24 лет показало, что употребление цельного молока три или более дней в неделю было связано с умеренным или тяжелым акне (56). В другом исследовании с участием 114 участников было обнаружено, что люди с акне пьют значительно больше молока, чем люди, у которых не было прыщей (57). С другой стороны, исследование с участием более 20 000 взрослых не обнаружило связи между потреблением молока и акне (58). Участники самостоятельно сообщили данные в этих исследованиях, поэтому необходимо провести дополнительные исследования, чтобы установить истинную причинно-следственную связь. Наконец, несколько обзоров исследований показали связь между потреблением молочных продуктов и акне (59, 60). Взаимосвязь между молоком и акне требует дальнейшего изучения. Некоторые исследования обнаружили положительную связь между употреблением молока и прыщами. Ограничение потребления молока и молочных продуктов может помочь предотвратить появление прыщей, но необходимы дополнительные исследования. Связь между стрессом и акне до конца не изучена. Гормоны, выделяемые в периоды стресса, могут увеличивать выработку кожного сала и воспаление, что усугубляет угри (61). Стресс также может влиять на кишечные бактерии и вызывать воспаление во всем теле, что может быть связано с акне (62). Более того, стресс может замедлить заживление ран, что может замедлить восстановление высыпаний (63). Многочисленные исследования обнаружили связь между стрессом и акне (64, 65, 66). Однако каждое из этих исследований было относительно небольшим, поэтому необходимы дополнительные исследования. Одно исследование с участием 80 участников не обнаружило связи между интенсивностью стресса и акне. Определенные методы релаксации и снятия стресса могут улучшить состояние акне, но необходимы дополнительные исследования (68). Гормоны, которые выделяются во время стресса, могут ухудшить угревую сыпь. Снижение стресса может помочь избавиться от прыщей. О влиянии физических упражнений на угри мало исследовано. Тем не менее, упражнения влияют на функции организма, что может помочь избавиться от прыщей. Например, упражнения способствуют здоровому кровообращению. Увеличение кровотока помогает питать клетки кожи, что может помочь предотвратить и вылечить прыщи. Физические упражнения также влияют на уровень гормонов и их регуляцию (69, 70). В нескольких исследованиях было высказано предположение, что упражнения могут уменьшить стресс и тревогу, которые могут способствовать развитию акне (71, 72, 73). Министерство здравоохранения и социальных служб США рекомендует взрослым заниматься аэробикой по 150 минут и заниматься силовыми тренировками два дня в неделю (74). Это может включать ходьбу, пеший туризм, бег и поднятие тяжестей. Физические упражнения влияют на несколько факторов, которые могут уменьшить угри. К ним относятся обеспечение здорового кровообращения и снижение стресса. Угри — распространенная проблема, имеющая ряд основных причин. Эксперты сходятся во мнении, что обычные методы лечения, такие как салициловая кислота, ниацинамид или перекись бензоила, по-прежнему являются наиболее эффективными, хотя некоторые могут найти их раздражающими. Многие люди предпочитают пробовать натуральные средства. Клинически эффективность большинства домашних средств от прыщей не доказана, но они доступны в качестве альтернативных вариантов лечения. Тем не менее, вы можете проконсультироваться с дерматологом, если у вас серьезные прыщи. Прочтите эту статью на испанском языке. Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию.Вот наш процесс. Угри — распространенное кожное заболевание, которым в какой-то момент жизни страдают около 85% людей. Симптомы включают раздражающие прыщики, от которых сложно избавиться. Хотя обычные методы лечения позволяют избавиться от прыщей, они часто связаны с побочными эффектами, такими как раздражение и сухость кожи. Таким образом, многие люди обратились к естественным альтернативам, чтобы быстро избавиться от прыщей. Однако, несмотря на то, что существует множество естественных средств от прыщей, научно доказано, что они помогают лишь немногим. Вот 4 естественных способа быстрого избавления от прыщей, хотя у них могут быть ограниченные исследования, подтверждающие их эффективность для этой цели. Масло чайного дерева получают из листьев дерева Melaleuca alternifolia , произрастающего в Австралии. Хорошо известен своей способностью бороться с бактериями и уменьшать воспаление кожи. В частности, масло чайного дерева помогает бороться с P. acnes и S. epidermidis , двумя типами бактерий, которые могут вызывать прыщи (1, 2, 3). Одно исследование показало, что 5% гель масла чайного дерева почти в четыре раза более эффективен при уменьшении высыпаний акне и почти в шесть раз более эффективен при уменьшении тяжести прыщей, чем плацебо (4). В другом исследовании гель, содержащий 5% масла чайного дерева, оказался столь же эффективным для уменьшения прыщей, как и лосьон, содержащий 5% перекиси бензоила, распространенное лекарство от прыщей (5). Обработка маслом чайного дерева также привела к меньшему количеству побочных эффектов, включая сухость, раздражение и жжение. Важно отметить, что масло чайного дерева очень сильнодействующее и может вызывать покраснение и раздражение при нанесении непосредственно на кожу. По данным Национального центра дополнительного и комплексного здоровья, было проведено лишь небольшое количество исследований по местному использованию масла чайного дерева для лечения заболеваний, и ограниченное количество исследований указывает на то, что масло чайного дерева может быть полезным при акне. (6). Если вы решите попробовать, пожалуйста, используйте его безопасно и всегда делайте тестовый пластырь на своей коже, так как масло чайного дерева может вызывать сильное раздражение, и его никогда не следует наносить на кожу неразбавленным. В Интернете можно приобрести масло чайного дерева и масла-носители. Масло чайного дерева борется с воспалениями и бактериями, вызывающими прыщи.Применение его на коже показало, что в некоторых случаях оно может уменьшить прыщи. Помимо масла чайного дерева, многие другие эфирные масла с антибактериальными и противовоспалительными свойствами могут помочь быстро избавиться от прыщей. Большой научный обзор показал, что эфирные масла корицы, розы, лаванды и гвоздики борются с бактериями, вызывающими угри S. epidermidis и P. acnes (7). Розмарин и лемонграсс также подавляют активность P.угри (8). В одном исследовании сравнивали способность гвоздично-базиликового масла, 10% пероксида бензоила и плацебо бороться с угрями. Было обнаружено, что как 2%, так и 5% масла гвоздики и базилика более эффективны и быстрее уменьшают прыщи, чем пероксид бензоила (9). Другое исследование показало, что гель, содержащий эфирные масла уксусной кислоты, апельсина и сладкого базилика, приводит к увеличению скорости заживления прыщей на 75% (10). Подобно маслу чайного дерева, эти эфирные масла очень концентрированы и могут вызывать раздражение при нанесении непосредственно на кожу.Обязательно разбавьте все эфирные масла маслом-носителем, сделайте тестовый пластырь перед регулярным использованием и прекратите использование, если появится раздражение. В Интернете можно найти широкий выбор эфирных масел, в том числе гвоздичное. Было обнаружено, что другие эфирные масла, включая корицу, розу, лаванду, гвоздику и розмарин, подавляют бактерии, вызывающие прыщи. Нанесение этих масел на кожу может помочь уменьшить прыщи. Многие люди пьют зеленый чай из-за его пользы для здоровья, но он также может быть полезен при нанесении непосредственно на кожу. Зеленый чай содержит флавоноиды и дубильные вещества, которые, как известно, помогают бороться с воспалениями и бактериями, которые могут вызывать прыщи (11, 12). Он также богат антиоксидантом эпигаллокатехин-3-галлатом (EGCG), который, как было показано, борется с воспалением, снижает выработку кожного сала и подавляет рост P. acnes у людей с склонной к акне кожей (13). Многочисленные исследования показали, что у людей с акне наблюдается значительно меньшее производство кожного сала и прыщей при нанесении на кожу 2-3% экстракта зеленого чая (14, 15, 16). На рынке есть несколько продуктов по уходу за кожей, которые содержат зеленый чай, но приготовить смесь в домашних условиях очень просто и экономично. Качественный зеленый чай можно купить онлайн. Зеленый чай богат антиоксидантами, которые помогают уменьшить воспаление и бороться с бактериями. Было показано, что нанесение его на кожу значительно уменьшает прыщи. Алоэ вера — тропическое растение, листья которого образуют прозрачный гель. Было показано, что при нанесении на кожу гель алоэ вера помогает бороться с бактериями, уменьшать воспаление и способствовать заживлению ран (17, 18, 19). По этой причине это популярное средство для лечения различных кожных заболеваний, включая псориаз, сыпь, порезы и ожоги. Есть ограниченные исследования способности алоэ вера бороться с прыщами, но существующие исследования многообещающие. Алоэ вера содержит лупеол, салициловую кислоту, азот мочевины, коричную кислоту, фенолы и серу, которые подавляют бактерии, которые могут вызывать прыщи (19, 20). В одном исследовании различные концентрации геля алоэ вера добавляли к гвоздично-базиликовому маслу и оценивали его свойства против угрей. Чем выше концентрация алоэ вера в лосьоне, тем эффективнее он уменьшал прыщи (21). Другое исследование показало, что использование 50% геля алоэ вера с кремом третиноина было значительно более эффективным в борьбе с прыщами, чем крем только третиноин. Крем третиноин — это лекарство от прыщей, полученное на основе витамина А (22). Хотя гель алоэ вера сам по себе не был эффективен при лечении прыщей, он усиливал противоугревые эффекты гвоздично-базиликового масла и крема третиноина. Хотя гель алоэ вера может помочь избавиться от прыщей сам по себе, он может быть более эффективным в сочетании с другими средствами или лекарствами. Вы также можете купить гель алоэ вера в бутылках в Интернете, но убедитесь, что это чистое алоэ и не содержит добавленных ингредиентов. Нанесение алоэ на кожу может помочь при ожогах, заживлении ран и борьбе с воспалениями. Было показано, что он усиливает противоугревые эффекты других методов лечения, но необходимы дополнительные исследования его эффектов при использовании отдельно. Было доказано, что несколько других естественных средств лечения прыщей эффективны при постоянном и долгом применении. Хотя перечисленные ниже средства могут не избавить от прыщей быстро, они могут помочь предотвратить и вылечить прыщи с течением времени. Минеральный цинк играет роль в заживлении ран и может помочь уменьшить воспаление. Таким образом, он изучался как возможное средство от прыщей. Исследования показали, что у людей с акне уровень цинка в крови ниже, чем у людей с чистой кожей (23). Было доказано, что прием цинковых добавок помогает. Фактически, несколько исследований показали, что прием 30–45 мг элементарного цинка в день может значительно уменьшить прыщи (24, 25, 26). В одном конкретном исследовании 48 человек с акне принимали добавки цинка 3 раза в день. Через 8 недель у 38 из них прыщи уменьшились на 80–100% (27). Цинк доступен во многих формах, каждая из которых содержит разное количество элементарного цинка. Независимо от того, какую форму вы выберете, вероятно, лучше не принимать больше рекомендованного верхнего предела в 40 мг цинка в день. Прием слишком большого количества цинка может вызвать побочные эффекты, включая боль в желудке и раздражение кишечника (28). Вы можете купить добавки цинка в Интернете. Получите меньшую дозу, чтобы не превысить рекомендуемый предел в 40 мг. Специфический штамм пивных дрожжей под названием Saccharomyces cerevisiae Hansen CBS , кажется, также помогает уменьшить прыщи при употреблении внутрь. Пивные дрожжи, как правило, являются хорошим источником витаминов группы В, хрома, меди, железа и цинка. Однако его способность лечить прыщи, скорее всего, связана с его антибактериальным действием (29, 30). В одном исследовании сравнивалась эффективность пивных дрожжей и плацебо в течение 5 месяцев. Прыщи излечились или значительно улучшились у более чем 80% людей, принимавших дрожжевой препарат, в то время как только 26% людей отметили улучшение в группе плацебо (31). Исследования показали, что пивные дрожжи не имеют побочных эффектов, но некоторые люди сообщили о легком газе, вздутии живота или головных болях после их употребления. Пивные дрожжи можно купить в Интернете. Рыбий жир содержит омега-3 жирные кислоты, эйкозапентаеновую кислоту (EPA) и докозагексаеновую (DHA). Исследования показывают, что потребление EPA может помочь контролировать производство жира, предотвратить появление прыщей и помочь коже поддерживать адекватное увлажнение (32, 33). Было также показано, что высокие уровни EPA и DHA уменьшают факторы, способствующие воспалению, что в конечном итоге может снизить риск появления прыщей (34). В одном исследовании ежедневный прием добавок омега-3 жирных кислот, содержащих как EPA, так и DHA, в течение 10 недель, значительно уменьшил количество прыщей у всех 45 участников (35). Вы также можете получить жирные кислоты омега-3, употребляя в пищу грецкие орехи, семена чиа, молотые семена льна, лосось, сардины и анчоусы. Однако указанные выше растительные источники содержат альфа-линоленовую кислоту омега-3 жирных кислот (ALA) и практически не содержат EPA или DHA (36). Прием добавок с концентрированными омега-3 жирными кислотами может помочь вам получить большее количество EPA и DHA для лучшего лечения прыщей. Вы можете купить добавки с рыбьим жиром в Интернете. Пероральный прием пивных дрожжей, цинка или рыбьего жира может помочь предотвратить появление прыщей и со временем уменьшить их.Эти добавки могут не избавить от прыщей быстро, но исследования, оценивающие их долгосрочное использование, показывают большие перспективы. Хотя люди годами используют натуральные средства от прыщей, исследования по этой теме все еще продолжаются. Перечисленные ниже средства могут помочь коже, склонной к акне, но исследований их способности лечить прыщи не существует: Вот 13 эффективных домашних средств, которые помогут избавиться от прыщей. Несколько других средств могут помочь вам бороться с прыщами естественным путем, включая нанесение яблочного уксуса на кожу, ограничение потребления молочных продуктов и снижение уровня стресса. Прыщи — распространенная проблема, лечение которой может быть неприятным. Обычные методы лечения могут вызвать покраснение, сухость или раздражение, а многие натуральные альтернативы, похоже, просто не работают. Домашние средства, перечисленные в этой статье, подтверждены некоторыми ограниченными исследованиями как наиболее эффективные и естественные способы уменьшения прыщей. Тем не менее, нанесение на кожу различных эфирных масел, зеленого чая и алоэ вера, по-видимому, является самым быстрым способом избавиться от прыщей, в то время как добавки могут потребовать более длительного использования, согласно некоторым ограниченным исследованиям. Средства, описанные в этой статье, могут работать не для всех, но их стоит попробовать. Обратите внимание, что в рекомендациях Американской академии дерматологии по лечению прыщей утверждается, что недостаточно исследований безопасности и эффективности травяных и других дополнительных методов лечения, чтобы рекомендовать их использование. Если вы живете с серьезными угрями, вы все равно можете обратиться к дерматологу. Вы можете записаться на прием к дерматологу в вашем районе, используя наш инструмент Healthline FindCare. Прочтите эту статью на испанском языке. Нет ничего лучше, чем просыпаться от нового высыпания, которое заставляет вас отчаянно гуглить, как быстро избавиться от прыщей. Кажется, что прыщи всегда появляются в худшие времена: когда у вас нет времени или терпения, чтобы переждать их жизненный цикл в течение недели и просто нужно, чтобы они немедленно исчезли. Независимо от того, решите ли вы взять дело в свои руки и начать собирать (плохая идея, о которой мы расскажем подробнее ниже) или троллите Instagram, чтобы найти панацею от всех болезней, это естественная реакция на желание избавиться от прыщей. быстрый.Но определенно есть правильный способ сделать это — и множество распространенных ошибок, которых эксперты посоветуют вам избегать. Если вы ищете способ успокоить вспышку прыщей в эту секунду, у нас есть для вас. Мы поговорили с ведущими дерматологами, чтобы точно узнать, что делать, когда появляются прыщи, а вы очень спешите от них избавиться. Читайте о том, что можно и что нельзя делать для снятия воспаления и заживления раздраженной кожи. Один из самых эффективных способов быстро избавиться от прыщей — самый дешевый.Если вы столкнулись с опухшим прыщиком на лице, который вызывает боль, возьмите кубик льда. Оберните его тонкой тканью и положите на пораженное место на три-четыре минуты. Повторяйте процедуру в течение дня, чтобы облегчить боль и временно уменьшить отек. Аспирин содержит салициловую кислоту, которая, судя по всему, является лучшим средством для борьбы с прыщами. Применение пасты из аспирина немедленно удаляет излишки масла и омертвевшие клетки кожи. Другими словами, он помогает очистить и высушить раздраженные поры, одновременно уменьшая отек и покраснение. Если у вас прыщи у взрослых, мы знаем, что вы уже слышали об этом. Но, по словам Джоша Зейхнера, доктора медицины, директора косметических и клинических исследований в области дерматологии в больнице Mount Sinai в Нью-Йорке, сбор обычно приносит больше вреда, чем пользы.Это может вызвать то, что Цайхнер называет «травмой» вашей кожи, что, в свою очередь, приводит к «воспалению, инфекции и, возможно, шраму». Перевод: Он не только не избавится от пятен быстро, но и исчезнет в два раза дольше. Если у вас появляется прыщ, и вы действительно не можете подавить желание его выдавить, следуйте утвержденным специалистам рекомендациям по безопасному и гигиеническому избавлению от прыщей. (Еще более простое решение: нанесите одно из наших любимых пятен от прыщей перед сном и просыпайтесь с резко уменьшившимся прыщиком. Это не химическое вещество, которое вы используете; — это количество, которое вы используете, — говорит Нил Шульц, доктор медицины из Нью-Йорка. «Люди думают, что если немного салициловой или гликолевой кислоты — это хорошо, то больше — лучше», — говорит он. «Дошло до того, что активный ингредиент раздражает кожу, делая ее шелушащейся, шелушащейся и красной». Чтобы предотвратить раздражение, попробуйте снизить концентрацию активного ингредиента, когда у вас уже случился всплеск.Цайхнер рекомендует проверять этикетку на предмет концентрации перекиси бензоила около 2,5%. Тот, который действительно работает: ежедневное очищающее средство для кожи Paula’s Choice Clear Regular Strength. Когда у вас, скажем так, нарушение силы, любые вяжущие вещества могут «разрушить кожный барьер и вызвать воспаление и раздражение», — говорит Цайхнер. Нанесение макияжа на прорыв кажется неизбежным злом: очевидно, вы хотите спрятать преступника, о котором идет речь, но может возникнуть ощущение, что вы также задыхаетесь от него.Тем не менее, определенные формулы могут действительно устранить прыщи, обеспечивая покрытие. «Салициловая кислота — распространенный ингредиент прыщей, который полезен для предотвращения или лечения прыщей и может быть найден в нескольких косметических брендах», — говорит Рэйчел Назарян, доктор медицины, дерматолог из Schweiger Dermatology. Жидкая косметика Clinique Acne Solutions — это классика не зря, хотя E.l.f. Cosmetics Acne-Fighting Foundation — отличный бюджетный выбор. Для ретуши попробуйте использовать консилер с ним, например, It Cosmetics Bye Bye Breakout Full-Coverage Concealer. Для всей салициловой кислоты есть определенные ингредиенты, от которых следует избегать. «Людям, страдающим акне, следует избегать макияжа, содержащего минеральное масло или ланолин», — говорит Назарян. «Эти ингредиенты обладают комедогенным действием, что означает, что они с большой вероятностью закупоривают поры и вызывают появление прыщей.«Проверьте этикетки, чтобы убедиться, что продукты для ухода за кожей лица не содержат их. Неудивительно, если ваш инстинкт состоит в том, чтобы просто покрыть прыщ как можно большим консилером. Но чтобы избавиться от прыщей, лучше сначала выполнить несколько шагов. «Начиная с чистого лица, нанесите тонкий слой безмасляного увлажняющего крема [нам нравится ежедневный увлажняющий крем Neutrogena без масла], а затем небольшое количество лекарства от прыщей на все лицо», — говорит Назарян.Она любит гели с адапаленом, поскольку они регулируют клетки кожи, предотвращая закупоривание пор. Шоколад — твой враг? Ночные пробежки в Макдоналдсе берут верх? Эти так называемые триггерные продукты влияют не на всех, но Шульц предупреждает, что вы должны следить за тем, соответствуют ли определенные продукты внезапному появлению высыпаний.(Например, недавно была установлена связь между обезжиренным молоком и прыщами.) Самая сложная часть, конечно, — избегать всего, что вызывает дряблость кожи. «Выдавливание прыща — плохая идея», — говорит Элизабет Танци, доктор медицины, основатель и директор Capital Laser and Skin Care и доцент медицинского центра Университета Джорджа Вашингтона. Что нормально? Вытягивайте большой прыщик, когда белая точка появляется на коже. Хотя заманчиво смешать панацею с любыми сушильными агентами, которые есть в доме, Танзи говорит, что она видит сильное раздражение от средств по уходу за кожей, сделанных своими руками. Даже зубная паста — не то лекарство, которым мы были в подростковом возрасте. По словам Цайхнера, триклозан (ингредиент зубной пасты, обладающий противомикробными свойствами) в наши дни используется редко.Но если вы , а в крайнем случае, и вам нужно сделать это своими руками, вот несколько советов, которые на самом деле законны и одобрены дермы. Замена обычного средства для умывания на более жесткое кажется очевидным решением. Не совсем. По словам Шульца, очищающее средство должно быть мягким, чтобы средства местного действия могли проникнуть в кожу. Не все добавки имеют научную поддержку, когда дело доходит до лечения акне, но цинк дает многообещающие результаты. «В двойном слепом исследовании, сравнивающем цинк с пероральным антибиотиком миноциклином, отпускаемым по рецепту, оба имеют сопоставимые результаты на один месяц, хотя дальнейшее использование миноциклина было лучше по мере продвижения исследования», — говорит дерматолог и основательница ухода за кожей доктора Лоретты Лоретта Сиральдо. М.D. Цинк также имеет более широкую доступность; Вы можете купить его без рецепта в ближайшей аптеке или супермаркете, и он не сопровождается головокружением и изменениями пигмента кожи, которые, по словам Сиральдо, могут быть (редкими) побочными эффектами миноциклина. Большой красный прыщик на лице случается с у каждого , но это не значит, что вы должны смириться с поражением и терпеливо ждать, пока пятно не исчезнет.Есть много способов лечения акне у взрослых, но сначала важно понять основы того, как и почему возникают акне. «У нас есть сальные железы в коже, которые обычно обеспечивают влагу и смазку, но сочетание стресса и гормонов может привести к образованию засоров», — объясняет Марина Передо, доктор медицины, дерматолог из Нью-Йорка. «Бактерии вызывают воспаление кожи, из-за чего образуются прыщи и прыщи». И вот так ваша кожа вспыхивает. Итак, как избавиться от надоедливого воспаления и прыщей? Вот как дерматологи рекомендуют быстро избавляться от прыщей и как избежать их ухудшения.(Если вам нужно лечение шрамов от угревой сыпи, чтобы исправить последствия проблемного прыщика, есть много решений, чтобы вылечить их. Все дерматологи согласны с тем, что никогда и не следует ковырять прыщ. Мы повторяем: не ковыряйте прыщ. «Это может показаться заманчивым, но помните, что после того, как вы выберете прыщи, займет больше времени, чтобы зажить , а , скорее всего, образует рубцы, », — предупреждает Дорис Дэй, доктор медицины, дерматолог из Нью-Йорка и автор 100 вопросов и ответов об акне . И другие дермы соглашаются, особенно когда пытаются избавиться от прыща за ночь. «Что бы вы ни делали, не срывайте прыщ перед сном», — говорит Джошуа Зейхнер, доктор медицины, директор косметических и клинических исследований в области дерматологии больницы Mount Sinai в Нью-Йорке. «Когда вы устали, вы неизбежно причините больше вреда, чем пользы». Поверьте нам в этом. Хотя зубная паста, лимонный сок и даже Windex были названы отличными домашними средствами от прыщей, дерматологи не рекомендуют их. Одним из способов удаления прыщей естественным путем является нанесение масла чайного дерева, , которое «может помочь, уменьшая воспаление и снижая уровень бактерий, вызывающих прыщи», — говорит доктор Цайхнер. Heat — это очень простой способ успокоить кожу, если вы чувствуете, что появляется прыщик, — говорит Маргарита Лолис, M.D., сертифицированный дерматолог в Schweiger Dermatology Group в Хакенсаке, штат Нью-Джерси. «Используйте теплый компресс или пар, чтобы вынесли все на поверхность, », — объясняет она. В качестве альтернативы вы можете использовать холодный компресс, чтобы уменьшить отек особенно большого болезненного пятна. В дополнение к всегда смывая макияж на ночь, используя увлажняющий крем, подходящий для вашего типа кожи, и держите пальцы подальше от лица, вы можете использовать точечную обработку, чтобы избавиться от устойчивых прыщей, как только они появятся.Ингредиенты, на которые следует обратить внимание: Хотя невозможно избавиться от прыща за пять минут (кроме того, чтобы скрыть его под макияжем!), Доктор Цайхнер рекомендует немедленно обработать его пероксидом бензоила или 1% -ным кремом с гидрокортизоном, отпускаемым без рецепта. для уменьшения воспаления.«Прыщ может показать некоторые признаки улучшения в течение часа», — сказал он. Countercontrol SOS Средство от прыщей 22,00 $ Лосьон для сушки 17,00 $ Адапален гель 0.1% Лечение акне 23,50 $ Экстренное средство для устранения дефектов 38,59 долл. США Olay Ежедневные глубоко очищающие очищающие салфетки для лица «Ваши сальные железы активны весь день», — сказал доктор.Цайхнер объясняет; Когда это масло сочетается с грязью, макияжем и загрязнениями, это может быть рецептом для закупорки пор и прыщей. Это вдвойне подходит для тренировок: «Пот, смешанный с грязью и маслом, может застрять под мокрой тренировочной одеждой», — говорит он, потенциально усугубляя высыпание. «Если вы не можете принять полный душ», — говорит доктор Цайхнер, — «по крайней мере используйте очищающую салфетку», как, например, обладательница премии Good Housekeeping Beauty Breakthrough Award и обладательница печати Olay Daily Facials. Если у вас частые высыпания и вы устали с ними бороться, возможно, вам стоит подумать о смене режима ухода за кожей. «Выберите очищающее средство с салициловой кислотой, которое можно купить без рецепта», — рекомендует доктор Передо. «Салициловая кислота также очень эффективна, когда дело доходит до избавления от черных точек — она помогает, удаляя мертвые клетки и излишки масла с поверхности кожи, », — говорит доктор Цайхнер. Еще один способ избавиться от черных точек — использовать производное витамина А, такое как адапален, который является основным ингредиентом любимого дерматологами геля Differin. «Думайте об этом как о очистителе труб для ваших пор, чтобы они оставались чистыми, чтобы масло не застревало», — объясняет он. Средство для мытья посуды без масла 15,72 $ Очищающее средство с салициловой кислотой 9,99 долларов США Очищающее средство 32,00 $ Косметические продукты — одна из наиболее частых причин появления прыщей у взрослых, и, к сожалению, использование сильного макияжа, чтобы скрыть пятна, не заставит их исчезнуть физически. « Используйте минеральную косметику на коже, а не продукты на масляной основе, которые могут способствовать высыпанию. », — рекомендует д-р Передо, добавляя, что тональный крем на масляной основе и консилер могут блокировать поры. А еще лучше полностью отказаться от макияжа в течение нескольких дней — это может быть просто разрыв, который вашей коже нужно быстро очистить. Оригинальный тональный крем SPF 15 32,00 $ Минеральная основа True Match Тональная основа для полного покрытия Matte Velvet Skin 38,00 долл. США Хотя рекомендуется с осторожностью относиться к домашнему лечению, есть способы избавиться от прыщей без продуктов. «Так как прыщи вызваны сочетанием генетики и окружающей среды, такие факторы, как гормональные колебания, стресс и диета, могут вызвать высыпание», — говорит доктор Цайхнер. Придерживайтесь диеты с низким содержанием сахара и избегайте коровьего молока и сывороточного протеина, , так как они могут усугублять акне, и постарайтесь «минимизировать стресс, насколько это возможно, например, практикуя медитацию или йогу», — советует он. Для тех, кто страдает кистозными угрями , часто подойдет комбинация продуктов местного действия, лечения в офисе (например, лазера) и лекарств . Дерматолог может работать с вами, чтобы найти лекарства, которые помогут в лечении в долгосрочной перспективе. «Узловатые прыщи часто требуют лечения системными лекарствами, такими как пероральные антибиотики и гормональные препараты (оральные контрацептивы, спиронолактон)», — говорит Валери Харви, M. Вместо того, чтобы обращаться к дерматологу за терапией красным и синим светом (которая может стоить более 100 долларов), используйте в домашних условиях устройство для удаления пятна или всего лица всего на две минуты. Красный свет уменьшает воспаление прыщей, а синий свет нацелен на бактерии, вызывающие прыщи. Кроме того, свет стимулирует дермальные слои кожи к выработке коллагена.В свою очередь, шрама от угревой сыпи заполняются, и кожа становится более ровной. SpectraLite FaceWare Pro 435,00 $ Светотерапия для лечения акне Neutrogena
amazon.com LightStim от прыщей 169,00 $ DRx SpotLite Устройство для лечения акне 52,00 $ Предстоит действительно большое событие? Тогда у вас, вероятно, нет времени ждать и посмотреть, исчезнет ли ваш дефект сам по себе. Подумайте о том, чтобы обратиться к дерматологу, чтобы вылечить за ночь.«Укол кортизона обладает противовоспалительным действием, поэтому он лечит сам прыщ», — объясняет доктор Передо. «Если это большой болезненный прыщик, кортизон рассеивает воспаление и сглаживает его, , надеюсь, не оставляя шрамов», — говорит она. Конечно, это непросто исправить в домашних условиях. Его должен назначать только врач, обычно дерматолог, и он часто покрывается страховкой, если у вас есть прыщи. Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти дополнительную информацию об этом и подобном контенте на сайте piano.io. Те, у кого есть прыщи, знают, что надоедливые маленькие белые точки, кистозные точечные высыпания и черные точки не обычно на вашем лице. От пятен на теле (прыщи на спине) до ягодиц (прыщи на ягодицах — да, это вещь) на теле может быть довольно нелепо. Возможно, мы привыкли обсуждать прыщи на лице, но на нашей спине — другая история.Есть ряд причин, по которым вы можете страдать от этого состояния кожи. ‘Прыщи на спине обычно возникают из-за скопления масел и омертвевших клеток кожи в порах и вокруг них. Если вы действительно страдаете от прыщей на спине, вы, вероятно, заметили, что это начинается примерно в то время, когда начинают действовать гормоны.«Угревая сыпь на спине чаще всего начинается в период полового созревания, и это больше влияет на мальчиков и мужчин. Основные области — верхняя часть спины, нижняя часть спины и плечи », — говорит доктор Ванита Раттан. Поскольку это связано с нашими гормонами, некоторые из них могут быть более подвержены заболеванию, чем другие. «Люди с жирной кожей или люди, страдающие гормональными нарушениями, такими как синдром поликистозных яичников, более склонны к появлению прыщей», — считает доктор Дансо. Этот контент импортирован из Instagram. Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте. Какими бы изнурительными ни были прыщи на теле (мы чувствуем вас), вам не нужно отказываться от планов или полностью скрывать их, потому что ELLE привлекла одного из лучших дерматологов в своем бизнесе, чтобы помочь избавиться от высыпаний раз и навсегда . Вот как раз и навсегда избавиться от прыщей на спине или тела. Этот контент импортирован из Instagram. Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте. Как избавиться от прыщей на спине Этот ультра-кремовый гель для душа с ароматом кокоса может показаться действительно роскошным, но если он не содержит ингредиентов, вызывающих прыщи, таких как салициловая кислота (BHA, которая отшелушивает поверхностный слой кожи и разблокирует поры кожного сала и омертвевшей кожи), гликолевая кислота (AHA, которая растворяет верхний слой омертвевших клеток кожи, чтобы предотвратить появление пятен и размыть красные пятна, оставленные прыщами) и молочная кислота (также AHA с такими же разглаживающими и предотвращающими появление пятен свойствами, что и гликолевая кислота, только немного мягче для кожи), тогда он может не принести никакой пользы вашему телу от прыщей. «Подобные кислоты предотвращают накопление омертвевших клеток кожи и блокируют поры», — поясняет консультант-дерматолог из Лондона доктор Жюстин Клюк. «И помните, тщательно очищайте кожу в душе каждый день ». — Mario Badescu AHA Botanical Body Soap — £ 6,95 КУПИТЬ СЕЙЧАС . Альфа-гидроксикислоты в этом пенящемся геле для душа разрушают смесь омертвевших клеток кожи и кожного сала, ответственных за появление пятен.Он идеально подходит для удаления высыпаний на спине, груди, плечах и руках и не сушит кожу. Тем, у кого более чувствительная кожа, выбирайте противовоспалительное мыло для тела Mario Badescu Azulene Body Soap, разработанное для снятия раздражения. . «Бактерии, вызывающие прыщи, размножаются на потной коже», — объясняет доктор. Даже если у вас не было тяжелой тренировки, важно смыть пот. «Примите душ сразу после потоотделения. Прыщи не связаны с чистотой, но мы точно знаем, что пот может ухудшить состояние кожи. Шампуни и кондиционеры для волос могут оставлять на спине остатки, которые закупоривают поры и вызывают бактерию. Будьте особенно осторожны при ополаскивании волос и аккуратно мойте спину после мытья волос », — говорит доктор Дансо. Это означает, что нельзя сидеть на краю кровати, листать Instagram и собирать силы, чтобы прыгнуть. Мы говорим как можно скорее, люди. Этот контент импортирован из Instagram. Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте. «Если у вас появилось много прыщей под кожей или угрей, может оказаться эффективным использование скраба пару раз в неделю в душе», — советует доктор. Этот одобренный экспертами скраб сочетает химические отшелушивающие вещества (например, молочную кислоту) с физическими отшелушивающими средствами (гранулы микродермабразии), чтобы обеспечить двойной эффект. агрессивное воздействие на масло, омертвевшую кожу и грязь, которые могут вызвать высыпания. Перед тем, как принять душ, аккуратно вотрите в влажную кожу. . Не нужно отказываться от увлажняющего крема, чтобы высыпания оставались на расстоянии вытянутой руки — просто убедитесь, что вы выбрали правильный — это означает отказ от густых кремов. «Нанесение увлажняющего крема успокоит и восстановит кожный барьер, но убедитесь, что любые продукты, которые вы оставляете на коже, помечены как« некомедогенные », — советует доктор Клюк. Также важно знать о маслах.«Некоторые продукты на масляной основе могут вызвать прыщи, поэтому переход на« более легкие »кремы полезен. Перекись бензоила, салициловая кислота, продукты, содержащие гликолевую кислоту, рекомендуются для лечения », — поясняет д-р Дансо. Некомедогенный (что означает, что он не забивает поры) и гипоаллергенный (что делает его идеальным для людей с чувствительной кожей), этот шелковистый, Ультралегкий лосьон без отдушек впитывается за секунды и оставляет кожу безумно гладкой и увлажненной, и все это благодаря дуэту керамидов, способствующих созданию клеток, и увлажняющей гиалуроновой кислоты.Мы любим. . Ежедневное нанесение этого одобренного дерматологами лосьона творит чудеса, удаляя пятна на конечностях, плечах и груди благодаря AHA. Мелиорат 5.Используйте местное лечение вместо того, чтобы подбирать Как ни заманчиво притвориться, что вы доктор Прыщ Поппер, старайтесь не выбирать, когда дело касается прыщей на теле. «Что бы вы ни делали, не трогайте, не выжимайте и не царапайте места», — говорит доктор Клюк. «Это может вызвать инфекцию и привести к рубцеванию». Вместо этого нанесите на сочные пятна гель перекиси бензоила или салициловой кислоты ». Собирание почти всегда приводит к пигментации, от которой трудно избавиться. «Для цветной кожи основной долгосрочной проблемой является оставшаяся пигментация, поэтому для цветной кожи важно преждевременно разорвать цикл акне», — советует доктор Раттан. Кремы с перекисью бензоила, такие как Акнецид и Дуак, можно купить без рецепта. Они убивают бактерии, которые приводят к появлению прыщей, но имеют тенденцию сушить кожу. — Гель с салициловой кислотой Malin + Goetz — £ 19 КУПИТЬ СЕЙЧАС Этот гель охлаждает бушующие пятна и покраснения, не заставляя кожу чувствовать себя стянутой, неудобной или шелушащейся и шелушащейся. меловой. Нанесите мазок — это все, что вам нужно, просто дождитесь, пока он высохнет, прежде чем надевать одежду. . Этот охлаждающий тоник, состоящий из 2% гликолевой кислоты, экстракта грейпфрута и геля алоэ, мягко отшелушивает, удаляя кожный жир и мертвые клетки из пор, делая кожу более яркой и чистой. Этот контент импортирован из Instagram. Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте. 6. Носите запасную одежду Мы знаем, что чрезмерное потоотделение и бактерии могут привести к закупорке пор, в особенности бекне, поэтому доктор Клюк предлагает носить с собой запасную чистую одежду, если вы склонны больше потеть в теплую погоду. «Также лучше стирать нижнее белье, например бюстгальтер, после каждого ношения», — добавляет она. Также стоит сменить более тесную одежду на одежду большего размера. «Носите свободную одежду, так как вы не хотите раздражать чувствительную и воспаленную кожу», — говорит доктор Раттан. Понятно. 7. Посетите дерматолога «Если вы пробовали все это, но все еще не можете справиться с высыпаниями или знаете, что появляются шрамы, обратитесь к дерматологу, который посоветует вам лечение по рецепту», — советует Доктор Клюк. Пероральные рецепты являются отличным вариантом и включают в себя: спиронолактон, который обладает антиандрогенным действием, блокируя мужской гормон тестостерон и избыточное производство масла у женщин, страдающих акне, и изотретиноин AKA Roaccutane — пероральный препарат на основе витамина A, который подавляет избыток жира , убивает бактерии акне и помогает избавиться от омертвевших клеток кожи, предотвращая закупорку пор. Понравилась статья? Подпишитесь на нашу рассылку новостей , чтобы получать больше подобных статей прямо на ваш почтовый ящик. Вам нужно больше вдохновения, вдумчивой журналистики и домашних советов по красоте? Подпишитесь на печатный журнал ELLE сегодня! ПОДПИСАТЬСЯ ЗДЕСЬ Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти дополнительную информацию об этом и подобном контенте на сайте piano.io. Узнайте, как избавиться от прыщей с помощью средств от The Knot, чтобы получить лучшее и самое быстрое средство от прыщей. Если вы обнаружили, что надеетесь и хотите получить чистую кожу и задаетесь вопросом, как избавиться от прыщей, вы определенно не одиноки! Это почти обряд посвящения для подростков, до 85 процентов которых страдают прыщами, белыми точками, угрями, кистами или пустулами. А прыщи — это больше, чем неудобство. Это может вызвать как физические, так и психологические проблемы, включая постоянное рубцевание кожи, плохую самооценку и низкую самооценку, а также депрессию и беспокойство. Здесь вы узнаете, как предотвратить прыщи, как лучше всего избавиться от прыщей на вашей коже, вы узнаете о лучших продуктах от прыщей, домашних средствах от прыщей и многом другом. Прежде чем мы углубимся в подробности о различных типах прыщей и причинах их появления, мы сначала обсудим несколько основных способов избавления от прыщей, которые помогут вашей коже сиять. Лучший способ избавиться от прыщей — это выяснить, что их вызывает, и решить эту основную проблему, о которой мы поговорим более подробно позже в этом руководстве. На рынке есть несколько средств от прыщей и даже домашние средства от прыщей, которые вы можете попробовать, но какие из них подходят для вашей кожи? Это зависит от типа прыщей, которые вы испытываете. Мытье лица обычным мылом недостаточно, чтобы избавиться от высыпаний. Лучшее средство для умывания от прыщей эффективно удаляет жир и грязь, но при этом достаточно мягкое, чтобы использовать его регулярно, не пересушивая кожу.Найдите в составе средства для умывания лица салициловую кислоту и / или перекись бензоила, применяемые для местного лечения акне, и используйте мягкие, неабразивные методы очищения. Некоторые думают, что если вообще ничего не наносить на лицо, это поможет быстро избавиться от прыщей, но это заблуждение. Когда вам нужно, чтобы прыщи исчезли в мгновение ока, вам, возможно, придется проявить немного творчества. Использование тонального крема не избавит вас от прыщей, но может временно скрыть их. Обычный тональный крем поможет разгладить кожу и выровнять ее тон. Использование лучшего тонального крема для кожи, склонной к акне, также может подарить вам столь необходимый эмоциональный заряд, чтобы вы выглядели лучше всех. После очищения и увлажнения используйте тональный крем, предназначенный для комбинированной или жирной кожи, чтобы предотвратить появление прыщей.Убедитесь, что он помечен как «не угревой» и «некомедогенный». На рынке есть несколько устройств с низким уровнем освещения, разработанных как домашние средства от прыщей, но действительно ли они работают? Некоторые, такие как Zeno electronic «zit-zapper», одобрены FDA в качестве средств от прыщей, но отзывы об этих продуктах обычно неоднозначны. Даже самое лучшее средство от прыщей подойдет не для всех, так как серьезность прыщей, типы прыщей и качество устройства — все это факторы.Попросите дерматолога порекомендовать, если вы собираетесь купить в домашних условиях осветительное устройство для лечения акне. Устройство для удаления пятен Zeno Hot Spot, $ 60, Amazon.com Вы наверняка видели рекламу системы Proactiv для очистки кожи Proactiv по телевидению в какой-то момент в течение последних нескольких лет , а это работает? Proactiv — одно из лучших средств от прыщей для легких случаев воспалительных и невоспалительных угрей, гормональных прыщей и прыщей у взрослых.Стартовый набор включает мягкое отшелушивающее средство с перекисью бензоила, средство для очищения пор на основе гликолевой кислоты и восстанавливающее средство с перекисью бензоила. Proactiv 3-х ступенчатая система лечения акне, от 33 долларов за 30-дневный стартовый набор, Amazon.com Другой вариант — Clean & Clear’s Continuous Control Acne Cleanser, очищающее средство для лица с 10-процентным бензоилпероксидом, является одним из лучшие моющие средства для лица, предназначенные для ежедневного очищения при угревой сыпи. Также добавьте безмасляный солнцезащитный крем для лица. Clean & Clear Continuous Control Очищающее средство для лица от прыщей, от 9 долларов, Target.com Вы также можете попробовать e.l.f. бренд Acne Fighting Foundation, который содержит ингредиенты для борьбы с прыщами и успокаивают раздраженную кожу, включая салициловую кислоту, гамамелис, камфору, экстракт чайного дерева и алоэ. Это один из лучших продуктов от прыщей на рынке, который не только «прикрывает» прыщи, но и продолжает их лечить. e.l.f Cosmetics Foundation Acne Fighting, от 6 долларов США, Amazon.com Наше последнее предложение: Effaclar Duo включает микронизированный бензоилпероксид (5,5%), который воздействует на прыщи глубоко внутри кожи. Нежирный обезжиренный продукт подходит для умеренных прыщей. La Roche Posay Effaclar Duo duel action крем для лечения акне, от 20 долларов, Amazon.com Если у вас стойкие прыщи, вы можете спросить своего врача о доступных рецептах и подходят ли они вам.На рынке есть несколько одобренных FDA пероральных и местных лекарств, которые могут помочь улучшить вашу кожу, например миноциклин, спиронолактон и изотретиноин. Мы обсудим эти рецептурные лекарства и многое другое позже. Лучше пойти естественным путем? Кокосовое масло и масло чайного дерева уже давно известны за их свойства бороться с прыщами. Вы также можете найти несколько натуральных продуктов, содержащих эти ингредиенты, в местной аптеке.Продолжайте читать, чтобы получить больше советов по естественному лечению прыщей. Еще один способ избавиться от прыщей — это попробовать приготовить собственное полностью натуральное средство в домашних условиях, используя ингредиенты, которые у вас уже есть в шкафу, например яблочный уксус или зубную пасту. Позже в нашем руководстве мы опишем конкретные шаги, которые вы можете предпринять, чтобы избавиться от прыщей. Теперь, когда у вас есть быстрый взгляд на то, как избавиться от прыщей, пришло время узнать больше о типах прыщей и возможных причинах их появления. Вульгарные угри, также называемые «простыми угрями», проявляются в виде белых точек, черных точек и прыщей, портящих вашу чистую кожу. Это вызвано мертвыми клетками кожи и засорением волосяных фолликулов маслом. Британские исследователи считают, что в 80% случаев вульгарных угрей виновата генетика. Этот тип прыщей также вызывается засорением пор маслом и мусором, но для него характерны бугорки цвета кожи, называемые папулами.Они обычно находятся на лбу или подбородке и называются «комодонами», но чаще известны как угри. Они могут быть либо закрытыми, когда фолликул полностью забит, либо открытыми. Женщины и подростки особенно восприимчивы к гормональным прыщам, которые возникают, когда гормоны вызывают избыточное производство кожного сала. Этот тип прыщей может ухудшаться в зависимости от колебаний гормонов, поэтому некоторые женщины обнаруживают, что их угри усиливаются в определенные моменты менструального цикла. Воспалительные прыщи — это красные шишки и пустулы, а не белые точки, черные точки и комедоны. Это не обязательно начинается с них. Он возникает сам по себе. Воспаленные белые точки, черные точки или комедоны могут быть болезненными и неприглядными. Стойкие воспалительные прыщи могут потребовать лечения у врача или дерматолога в дополнение к безрецептурным средствам от прыщей. Кистозные прыщи — самый тяжелый тип прыщей, для лечения которого требуется дерматологический уход и лекарства от прыщей, отпускаемые по рецепту.Даже самые лучшие средства от прыщей, доступные без рецепта, не подходят для этого болезненного состояния, при котором область вспышки воспаляется, но не заражается. Кистозные прыщи могут привести к необратимым рубцам. Однако важно знать, что все поражения прыщей могут иметь рубцы. Рубцы связаны с размером, размером воспаления, генетикой и задержкой в лечении. Поищите в Google «как быстро избавиться от прыщей», и вы увидите множество веб-сайтов, на которых вам предлагается лучше питаться, чтобы кожа была чистой.Но действительно ли есть продукты, вызывающие прыщи, или это старые женские сказки? Дерматолог Хилари Болдуин, доктор медицины, из Центра лечения и исследования акне в Морристауне, Нью-Джерси, говорит, что ответ на самом деле совсем не прост. «Простой ответ: мы не знаем. Пока что исследования показали, что диеты с высоким гликемическим индексом (те, в которых много белой пищи, такой как картофель, макароны, хлеб, рис и сладости), а также диеты с высоким содержанием обезжиренного жира — молочные продукты и добавки с сывороточным белком могут быть связаны с обострением существующих прыщей, но с меньшей вероятностью вызывают прыщи », — говорит Болдуин. Значит, употребление слишком большого количества сладкого может быть потенциальной причиной появления прыщей. Возможно, вы не захотите сокращать свои любимые лакомства, но если вы пробовали разные методы лечения прыщей и все еще задаетесь вопросом, как избавиться от прыщей, подумайте о том, чтобы изменить свой рацион, безусловно, стоит попробовать. Как упоминалось выше, считается, что генетика играет важную роль в вашей предрасположенности к прыщам. Однако использование лучших средств от прыщей и тщательный уход за кожей могут помочь вам предотвратить ухудшение состояния прыщей и шрамов в дальнейшей жизни.Ознакомьтесь с другими известными причинами и отягощающими факторами акне и узнайте, как предотвратить появление прыщей, исключив некоторые из них: По словам Болдуина, употребление жирной пищи и «грязная кожа» на самом деле не являются распространенными причинами прыщей, вопреки распространенному мнению, но использование косметики, забивающей поры, может вызвать или усугубить прыщи. Как упоминалось в нашем списке выше, лекарства от прыщей — это один из способов, которым вы можете воспользоваться, когда задаетесь вопросом, как избавиться от прыщей. Одного местного лечения может быть недостаточно, чтобы кожа стала чистой, особенно у людей со сложными воспалительными кистозными акне. Существует несколько вариантов лекарств от прыщей, одобренных для использования FDA, но какой из них лучше всего подходит для вас, — вопрос к дерматологу и / или терапевту. Болдуин говорит, что если у вас есть страховка и у вас есть прыщи, рецепт может быть лучшим шагом, потому что «нет смысла пытаться справиться с этим заболеванием самостоятельно или использовать безрецептурные продукты, которые всегда менее эффективны, чем лекарства по рецепту.»Вот несколько лекарств от прыщей, о которых вам стоит спросить: Антибиотики — это средство от прыщей, используемое для уничтожения бактерий, вызывающих прыщи. Их можно наносить непосредственно на кожу (местно ) или перорально (перорально). Антибиотики для местного применения убивают бактерии в верхней части пор, в то время как пероральные антибиотики могут достигать более низких глубин пор. Антибиотики, используемые для лечения акне, включают клиндамицин или тетрациклины, такие как доксициклин или миноциклин.Эти антибиотики являются наиболее эффективными для лечения прыщей, поскольку они убивают бактерии и действуют как противовоспалительные средства, успокаивая кожу. Миноциклин доступен в виде генерика или фирменного препарата Солодин. Солодин, наиболее назначаемый пероральный антибиотик от прыщей при воспалительных акне средней и тяжелой степени, таких как кистозные акне, представляет собой миноциклин, подобный упомянутым выше. Тем не менее, он выпускается в виде формулы с расширенным высвобождением, которая позволяет ему очищать кожу в течение дня с помощью всего одной дневной дозы. Доксициклин — еще один из тетрациклинов, столь же эффективных при лечении акне. Он выпускается в виде дженериков, а также в виде фирменных Doryx и Acticlate, которые легче переносятся желудком. Первоначально одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для лечения розацеа, Oracea — это неантибиотическая доза доксициклина, которая также часто используется для лечения акне. При пероральном приеме его можно использовать как самостоятельную терапию или в сочетании с местной схемой лечения акне.В более тяжелых случаях акне могут потребоваться более высокие дозы доксициклина, но поскольку Oracea не является антибиотиком, многие пациенты могут быть переведены на Oracea после улучшения, и он подходит для длительного использования, поскольку не вызывает устойчивости к антибиотикам. Спиронолактон является блокатором андрогенов. Его можно использовать для лечения гормональных прыщей у женщин (только) за счет уменьшения выработки андрогенов (мужских гормонов) в организме женщины, что затем может уменьшить выработку кожного сала.Если вам интересно, как избавиться от прыщей в одночасье, имейте в виду, что альдактон начинает действовать в течение трех месяцев. Противозачаточные таблетки — еще один вариант для женщин, страдающих гормональными акне. FDA одобрило четыре типа противозачаточных таблеток для лечения акне, и все четыре являются комбинированными таблетками, содержащими как эстроген, так и прогестерон. Поговорите со своим врачом о том, как избавиться от прыщей с помощью противозачаточных средств, и имейте в виду, что Ortho Tri-cyclen, Estrostep YAZ и Beyaz — единственные четыре бренда, одобренные FDA в качестве средств от прыщей. Изотретиноин (ранее известный как Аккутан) — это наиболее эффективная форма лечения акне и единственная, которая действительно может привести к излечению от прыщей. После окончания курса 80 процентов людей больше никогда не видят прыщей. Он так хорошо работает, потому что очищает поры, убивает бактерии, снижает выработку жира и уменьшает воспаление. Его принимают ежедневно. Изотретиноин имеет множество редких и потенциальных побочных эффектов, из-за которых его выбор является спорным, но для пациентов с тяжелыми формами угрей часто нет другого выхода.Пациенты, принимающие изотретиноин, также должны находиться на высокоэффективных противозачаточных средствах, поскольку препарат может вызывать врожденные дефекты. Изотретиноин можно принимать только под тщательным медицинским наблюдением. Путь к очищению кожи часто является путем проб и ошибок; Возможно, вам придется попробовать несколько средств от прыщей, прежде чем вы подберете правильное средство от прыщей, поражающих вашу кожу. Перед тем, как попробовать лекарства от прыщей, вы можете попробовать различные варианты естественного лечения прыщей.Хотя нет исследований, подтверждающих эффективное использование естественных средств лечения акне, вот два популярных варианта, которые вы можете попробовать. Кокосовое масло в моде, от кондиционирования волос до приготовления пищи. Но некоторые считают его естественным средством от прыщей. Чтобы использовать кокосовое масло для лечения акне, вы можете включить его в состав здорового питания. Жирные кислоты, такие как лауриновая кислота и каприловая кислота, метаболизируются в организме в антибактериальные средства.Или вы можете нанести очень небольшое количество и втирать прямо в кожу после очищения для дополнительного увлажнения. Некоторые люди клянутся дезинфицирующими свойствами масла чайного дерева для лечения акне. Его можно наносить полностью или слегка разбавленным водой непосредственно на прыщи. Нанесите небольшое количество на чистый ватный тампон или ватный диск и промокните пораженные участки сразу после очистки. Поскольку масло чайного дерева может сушить, вы можете использовать как масло чайного дерева, так и кокосовое масло от прыщей как часть вашего режима чистой кожи. На рынке представлены сотни, а может быть, и тысячи натуральных средств для лечения акне, но это лишь некоторые из наших фаворитов: Barlean’s использует в своих продуктах органические кокосы. Если вы предпочитаете кокосовое масло от прыщей, но при этом заботитесь об окружающей среде или обществе, вам понравится, что органическое кокосовое масло первого отжима Barlean также является веганским и не содержит ГМО. Органическое кокосовое масло первого отжима Barlean’s, от 16 долларов США, Amazon.com NOW Масло чайного дерева от прыщей пользуется популярностью благодаря сильным антисептическим и бактерицидным свойствам. Дистиллированный из листьев чайного дерева в Австралии, этот бренд на 100% состоит из масла чайного дерева, а также имеет более мягкий запах, чем вы могли ожидать. Масло чайного дерева NOW, от 11 долларов, Amazon.com Подобно вышеперечисленным натуральным средствам от прыщей, эти средства от прыщей могут быть недорогими, и их стоит попробовать.Лучше всего то, что в них используются продукты, которые, вероятно, уже есть в вашем доме, например, яблочный уксус и зубная паста. С осторожностью используйте домашние средства от прыщей, если у вас кистозные акне, открытые язвы или воспалительные акне, которые лучше всего лечить под наблюдением врача. Яблочный уксус — одно из наиболее известных домашних средств от прыщей благодаря высокому содержанию бета-каротина и антибактериальным свойствам. Вот как приготовить собственное средство от прыщей из яблочного уксуса: 1.Разведите 1 столовую ложку яблочного уксуса в 1 стакане чистой воды. 2. Вымойте лицо неабразивным мягким очищающим средством. См. Наши варианты «Лучшее средство для умывания от прыщей» выше. Пэт насухо. 3. Нанесите небольшое количество разбавленного раствора яблочного уксуса на чистый ватный диск и равномерно протрите все лицо. 4. Нанесите обезжиренный увлажняющий крем или гидратор для кожи, склонной к акне. Используйте только один раз в день, и вы можете использовать яблочный уксус только на ночь, так как он имеет сильный запах.Если ваша кожа становится слишком сухой или раздраженной, используйте реже или разбавьте большим количеством воды. Если вы ищете советы о том, как избавиться от прыщей за ночь, возможно, вам подойдет использование зубной пасты для лечения прыщей. Но это работает? Зубная паста содержит такие ингредиенты, как пищевая сода, спирт, перекись водорода и ментол, которые могут высушить прыщи. Однако некоторые эксперты предупреждают, что использование зубной пасты от прыщей на самом деле может вызвать пересушивание и даже шелушение кожи, поэтому ее следует использовать с осторожностью.Вот как это сделать: 1. Вымойте лицо неабразивным мягким очищающим средством. См. Наши варианты «Лучшее средство для умывания от прыщей» выше. Пэт насухо. 2. Нанесите небольшое количество зубной пасты прямо на прыщ (ы). 3. Через 10 минут осторожно промыть прохладной водой. Удалите раньше, если вы испытываете боль или жжение. Угри на спине (иногда называемые «бакне») — потенциально неприятное, а иногда и болезненное состояние, при котором забитые волосяные фолликулы на спине вызывают появление прыщей и угрей.Акне на спине может быть вызвано теми же факторами, что и другие типы прыщей: диетой, гормонами, некоторыми лекарствами, генетикой или любой их комбинацией. Но когда вы думаете о том, как избавиться от прыщей на спине, помните, что у большинства людей спина прикрыта большую часть дня. Одежда, которую мы носим, имеет значение, и то, как мы моем кожу на спине, имеет ключевое значение для чистой кожи, всего тела. Узнайте больше о распространенных причинах прыщей на спине, лучших средствах от прыщей для вашего тела и о том, как предотвратить повторное появление прыщей на спине в этом разделе. Вымойте волосы и смойте кондиционер для волос перед нанесением средства от прыщей на спине или теле. Кондиционер для волос часто содержит масла, которые подходят для волос, но не для кожи на спине. Подобно прыщам на лице, прыщи на спине возникают, когда поры закупориваются жиром и омертвевшими клетками кожи.Регулярное отшелушивание спины может помочь удалить эти омертвевшие клетки кожи и закупоривающий поры мусор, прежде чем они смогут заблокировать поры. Тем не менее, не теряйте слишком сильно, особенно если вы переживаете активный прорыв. Мягкой тканью осторожно смахивайте загрязнения с поверхности во время душа. Средства от прыщей Пероксид бензоила и салициловая кислота — ключевые ингредиенты в средствах для мытья тела, предназначенных для избавления от прыщей.Выберите гель для душа без масла с лекарством от прыщей, например перекисью бензоила или 2-процентной салициловой кислотой. Нанесите гель для душа на пораженные участки и оставьте на минуту или две, чтобы лекарство от прыщей подействовало. Хорошо ополоснуть. Помните, что средства, содержащие отбеливатель на основе перекиси бензоила, могут испортить полотенца, одежду и простыни / наволочки. Измените цвет на белый или на то, что вы не против отбеливания. Используйте чистое полотенце, чтобы насухо промокнуть, прежде чем наносить средство от прыщей на спине пероксидом бензоила или салициловой кислотой.Используйте увлажняющий крем или увлажняющий крем без масла. Лучшие средства от прыщей для стойких прыщей на спине содержат лекарства от прыщей или натуральные ингредиенты для лечения прыщей, которые убивают бактерии, очищают поры и питают чистую кожу. The Body Shop предлагает средство для мытья тела, не содержащее мыла, достаточно мягкое, чтобы наносить его на все тело, с антибактериальным маслом чайного дерева для лечения акне. Если вы задаетесь вопросом, как избавиться от черных точек на спине, где они могут быть особенно стойкими, попробуйте это доступное средство от прыщей на спине. Гель для очищения кожи чайного дерева The Body Shop, от 13 долларов, Amazon.com Гель Neutrogena для лечения акне содержит салициловую кислоту, лекарство от прыщей, для борьбы с высыпаниями прыщей и предотвращения высыпаний на теле.Нанесите небольшое количество средства на чистую мягкую ткань или губку для тела, чтобы создать густую пену, затем смойте. Neutrogena Body Clear для мытья тела от прыщей, 6 долларов США для членов Amazon Prime, Target.com Те, кто предпочитает кусковое мыло жидкому мылу для тела, могут получить пользу от салициловой кислоты для борьбы с прыщами с очищающим мылом Clinique Acne Solutions Cleansing Bar . Это мягкое мыло очищает поры и удаляет излишки масла, не высушивая кожу. Очищающее мыло Clinique Acne Solutions для лица и тела, 23 доллара США, Amazon.com Черные точки — это легкая форма прыщей, которые выглядят как неприглядные открытые поры, которые выглядят темнее, чем кожа вокруг них. Они приобретают свой темный вид из-за пигмента кожи под названием меланин, который окисляется и становится черным при контакте с воздухом. Черные точки возникают не из-за грязи, а из-за кожного сала (масла) и омертвевших клеток кожи, блокирующих поры. Если пора остается открытой, она превращается в черную точку; если он полностью заблокирован и закрыт, он превращается в белую точку. Болдуин говорит, что отжимание — лучший способ избавиться от черных точек, но по возможности это следует оставить профессионалу. «Хороший косметолог может сделать потрясающий уход за лицом», — говорит она. «Полоски для пор также могут помочь. Но и то, и другое становится намного проще, если сначала начать с ретиноидов. Ретиноиды, отпускаемые по рецепту, смягчают содержимое пор и делают весь процесс более успешным и менее болезненным. Со временем они также устранят черные точки». Лучший способ навсегда избавиться от черных точек — это правильно ухаживать за кожей и использовать лучшие средства от прыщей для очистки пор.Не пытайтесь вытолкнуть черные точки или устранить закупорку ногтями, так как ваши руки могут занести в поры новые бактерии. Вместо этого узнайте, как быстро избавиться от прыщей и предотвратить появление черных точек с помощью этих средств лечения акне: Полоски для пор, купленные без рецепта или созданные дома, используют клей для прилипания к загрязнениям, блокирующим поры, и, в конечном итоге, для удаления пробки. Полоски для пор удаляют пробки пор и мертвые клетки кожи, но они не препятствуют возвращению черных точек.Сразу после их использования поры сузятся и станут меньше. В настоящее время существует ряд торговых марок полосок для пор, но Biore был одним из первых и остается самым популярным. При нанесении влажной полоски, как правило, на подбородок или нос, полоска сохнет и прилипает к накопившемуся маслу, отмершим клеткам кожи и другим загрязнениям, забивающим поры. Как только полоска высохнет, ее удаляют, и вместе с ней идут все эти неприятные закупоривающие поры пробки! Если мысль о том, чтобы приклеить к носу что-то вроде клейкой ленты, мало помогает, вы всегда можете попробовать сделать полоски пор самостоятельно дома.Это натуральное средство от прыщей использует антибактериальные и адгезионные свойства натурального меда для удаления загрязнений, закупоривающих поры, с ингредиентами, которые у вас, вероятно, уже есть дома: 1. Смешайте 1 столовую ложку органического сырого меда в небольшой, пригодной для микроволновой печи посуде с 1 чайная ложка молока. 2. Нагрейте смесь в течение 5–10 секунд и перемешивайте до однородности. 3. Когда смесь меда и молока остынет до комфортной температуры, нанесите тонкий слой на пораженные поры. 4. Немедленно прижмите чистую сухую хлопковую полоску к коже и похлопайте, чтобы закрепить. 5. Дайте высохнуть в течение 20–30 минут. Он не должен легко сниматься. 6. Осторожно снимите полоску чистыми сухими руками. 7. Промойте пораженный участок прохладной водой и продолжайте, как обычно, с помощью местного средства от прыщей и / или увлажняющего крема. Слишком интенсивное, частое мытье кожи или неправильное мытье кожи может принести больше вреда, чем пользы.Просто наберитесь терпения с салициловой кислотой и перекисью бензоила, сделайте уход за лицом, а если это не сработает, посетите дерматолога. Избегайте использования сильного мыла или продуктов, которые удаляют с кожи все масло и влагу. Естественная реакция вашей кожи — попытаться компенсировать это путем производства большего количества масла, что в долгосрочной перспективе ухудшит ваши прыщи. Всегда мойте аккуратно, даже при самых тяжелых типах прыщей. Жесткие отшелушивающие средства и грубая техника чистки могут усугубить существующие прыщи и вызвать сыпь и болезненное раздражение. Попробуйте эти проверенные средства от прыщей, чтобы избавиться от черных точек и обеспечить чистоту кожи: В этой разновидности полоски для пор от Biore используется очищающий угольный порошок для удаления масла и загрязнений из пор, делая поры меньше и кожу более гладкой. Их рекомендуется наносить только на нос и использовать не чаще двух раз в неделю. Biore Deep Cleansing угольные полоски для пор, от 7 долларов, Amazon.com Bioelements — это отличная маска на водной основе с натуральной активной глиной, каолином для впитывания масла и другими успокаивающими и успокаивающими ингредиентами, такими как ромашка, донг-квай и кресс-салат. Используйте один или два раза в неделю для лечения акне, чтобы улучшить текстуру кожи, удалить излишки масла и грязи, глубоко очистить поры и улучшить кожу. Маска из восстановительной глины с биоэлементами, от 34 долларов, Amazon.com Рубцы от сильных кистозных прыщей могут иметь пагубные последствия для самооценки, счастья и психического здоровья человека.К счастью, существует множество различных вариантов лечения шрамов от угревой сыпи, от химического пилинга и кожных наполнителей до дермабразии и лазерной шлифовки. По данным Американской академии дерматологии, все это безопасные и эффективные методы лечения шрамов от прыщей. Однако Болдуин говорит, что сначала важно прояснить, что вы имеете в виду под словом «шрам». «Многие люди указывают на красные или коричневые пятна, оставшиеся от старых прыщиков, и называют их шрамами», — говорит она. «Это следы, а не шрамы, и со временем они исчезнут.Рубцы имеют структурные изменения и не находятся на одном уровне с поверхностью кожи. Есть два типа шрамов от угревой сыпи — маленькие и маленькие. Утиес можно вводить кортикостероидами и расплющивать. Innies могут быть глубокими и узкими, широкими, наклонными и относительно неглубокими. Необходимо вырезать глубокие и узкие шрамы, но более широкие наклонные шрамы можно улучшить с помощью филлеров, лазерной шлифовки и дермабразии ». Узнайте больше об удалении шрамов от прыщей ниже, чтобы узнать, какой метод лучше всего подойдет вам. Не знаете, как избавиться от шрамов от прыщей? Некоторые из этих косметических и актуальных решений доступны без рецепта, в то время как другие должны быть назначены дерматологом. Крем с кортизоном борется с воспалениями и является одним из средств от прыщей, которые помогают предотвратить ухудшение рубцов. Крем с кортизоном, доступный без рецепта, можно наносить непосредственно на воспаленные участки акне, чтобы уменьшить отек и покраснение.Врач также может ввести кортизон в более глубокую кисту или поражение прыщей, чтобы уменьшить их и предотвратить образование рубцов. Дермабразия используется для удаления шрамов от угревой сыпи и для лечения дефектов кожи, таких как морщины. Дермабразию может выполнять только квалифицированный медицинский работник, так как она включает удаление нескольких верхних слоев кожи. Новая кожа вырастает за несколько недель, заменяя поврежденные слои. В аптеке есть ряд мягких химических пилингов, но для удаления шрамов от прыщей требуется более сильный пилинг, который обычно назначает врач или дерматолог.Пилинги с трихлоруксусной кислотой (TCA) немного сильнее пилингов с альфа-гидроксикислотами (AHA) и могут использоваться для лечения шрамов от угревой сыпи. Самый сильный вид, фенольный пилинг, может вызвать значительный отек и потребовать до двух недель восстановления в домашних условиях. Ни тот, ни другой не рекомендуются людям с активным тяжелым акне. Временные кожные наполнители использовались в течение многих лет для лечения шрамов от угревой сыпи, но постоянный кожный наполнитель был одобрен для использования FDA только недавно.Беллафилл, разработанный для удаления умеренных и тяжелых рубцов от прыщей, на 80 процентов состоит из коллагена, который заменяет потерянный объем, и на 20 процентов из полиметилметакрилата, который помогает вашему телу заживать за счет увеличения выработки белка. Поствоспалительная гиперпигментация — это не шрам от угревой сыпи, а красный, розовый, коричневый или коричневый цвет кожи в месте, где ранее прыщи вспыхнули. Обычно она исчезает сама по себе через год или около того. Многие средства для осветления кожи утверждают, что они помогают уменьшить видимость шрамов от прыщей.«Их активный ингредиент, гидрохинон, замедляет выработку меланина и может уменьшить темно-коричневые пятна, но меланин не является причиной красных и розовых пятен от прыщей. Лучше использовать лучший тональный крем для склонной к акне кожи, который вы можете найти. скрыть следы до тех пор, пока они не исчезнут естественным образом. Клиники по уходу за кожей и дерматологи по всей стране предлагают лазерное лечение кожи для удаления шрамов от угревой сыпи, но стоит ли оно того? Лучший способ определить, какой лазер Лечение шрамов от угревой сыпи — это то, что вам нужно, чтобы получить разные профессиональные мнения о том, какой тип лучше всего подходит для вашей кожи, и сравнить цены, ожидаемое время восстановления и отзывы.Вот как работают несколько лазерных процедур для удаления шрамов от угревой сыпи: Абляционные лазеры доставляют на кожу световые волны интенсивной длины, удаляя тонкие внешние слои кожи (эпидермис). Кроме того, стимулируется выработка коллагена в нижележащем слое (дерме). Пациентов обычно обезболивают с помощью местного анестетика, а абляцию проводят амбулаторно. CO2 и эрбий — абляционные лазеры, наиболее часто используемые для лечения шрамов от угревой сыпи. Фракционное лазерное лечение менее инвазивно, чем абляционное лазерное лечение, поскольку оно воздействует только на часть кожи за раз. Фракционные лазеры проникают в верхние слои кожи, где их световая энергия стимулирует выработку коллагена и восстанавливает поверхность верхнего слоя эпидермиса. Процедуры обычно длятся от 15 до 45 минут, а эффект проявляется через 1–3 недели. Два вышеуказанных варианта лазерного лечения отлично подходят для удаления шрамов от прыщей, но обычно не рекомендуются для лечения прыщей.Если вы все еще испытываете активные высыпания прыщей и задаетесь вопросом, как избавиться от прыщей с помощью лазерного лечения, попробуйте фотодинамическую терапию. Он борется с активными акне средней и тяжелой степени, а также уменьшает старые шрамы от прыщей, используя световую энергию для активации мощного средства для борьбы с акне. Пациентам может потребоваться 2 или 3 процедуры в течение нескольких недель, и они должны ожидать покраснения, шелушения и чувствительности к солнцу. Это лечение будет стоить от 2000 до 3500 долларов за серию. Микродермабразия не подходит для удаления глубоких шрамов от угревой сыпи, но она поможет мягко удалить поверхностные клетки кожи при каждом мытье и освободить место для роста здоровой кожи под ними.Используйте вместе с пенящимся или гелевым очищающим средством от прыщей как часть вашего обычного режима для чистой кожи. Со временем микродермабразия может помочь в лечении легких шрамов от прыщей. Civant Skin Care Ткань для микродермабразии, 10 долларов США, CivantSkinCare.com Этот пилинг для кожи в домашних условиях, доступный в Sephora, сужает поры, уменьшает жирность кожи, помогает восстановить текстуру кожи и уменьшить темные пятна. Он не содержит парабенов и сульфатов, не вызывает комедонов и не тестируется на животных. Используйте этот пилинг каждую неделю как часть режима очищения кожи, чтобы выровнять тон кожи и аккуратно удалить нездоровые верхние слои кожи, открывая новую, более здоровую кожу под ними. Гликолевый пилинг Caudalíe, $ 39, Sephora.com Теперь, когда вы прочитали наше руководство о том, как избавиться от прыщей, вы можете приступить к планированию своей свадебной косметики. Обязательно начните искать местный салон красоты пораньше и прочитайте здесь все наши советы по красоте, связанные со свадьбой. Эта статья была рецензирована с медицинской точки зрения Хилари Болдуин, доктором медицины. Болдуин, медицинский директор Исследовательского центра лечения акне, сертифицированный дерматолог с почти 25-летним опытом.Область ее интересов — угри, розацеа и келоидные рубцы. Болдуин получила степень бакалавра и магистра биологии в Бостонском университете. Она стала младшим научным сотрудником Гарвардского университета, прежде чем поступить на медицинский факультет Бостонского университета. Затем она прошла медицинскую стажировку в Йельской больнице Нью-Хейвена, прежде чем стать резидентом и главным ординатором дерматологии в Медицинском центре Нью-Йоркского университета. Мы считаем, что широко распространено мнение, что прорывы — это худшее.В конце концов, никто не хочет просыпаться с прыщами, ходить в школу с прыщами или быть запечатленным на фото с гигантским красным прыщиком, требующим всего внимания. Тем не менее, как бы нам ни хотелось, чтобы прыщиков не существовало, на самом деле они существуют. И не только в небольшом количестве. По данным Американской академии дерматологии, прыщи — самое распространенное заболевание кожи в Соединенных Штатах, от которого ежегодно страдают до 50 миллионов американцев. И из этих 50 миллионов человек примерно 85 процентов приходится на возраст от 12 до 24 лет.Однако нельзя сказать, что у людей в возрасте от 30 до 40 лет нет недостатков. Скорее всего, только около 15 процентов женщин в этом возрасте испытывают беспокойство по поводу цвета лица. Помимо цифр, можно с уверенностью сказать, что любой, кто когда-либо вспыхивал, знает, насколько раздражающим может быть случайный прыщ. Вот почему мы поговорили с несколькими ведущими дерматологами отрасли, чтобы определить лучшие методы, которые доказали, что избавляют от прыщей за ночь. Планируете ли вы большое мероприятие утром или просто хотите проснуться с чистым сиянием, впереди вы найдете свои новые любимые способы, которые помогут избавиться от упрямых прыщиков. На рынке есть много продуктов, в состав которых входят салициловая кислота, перекись бензоила, масло чайного дерева и алоэ вера. Осуществив целенаправленный уход за кожей и неукоснительно придерживаясь ее, вы, вероятно, сможете избавиться от прыщиков в мгновение ока. Однако если каждый пробный продукт, кажется, только усугубляет проблему — или не решает ее вовсе, — никогда не помешает проконсультироваться с дерматологом за профессиональным мнением. «Если вы страдаете узловатыми или кистозными прыщами, лучше всего обратиться к дерматологу для лечения», — объясняет Грин. У здорового человека пульс равномерно ритмичный, а количество ударов, которое обозначает количество сердечных сокращений, соответствует физиологической норме. Данные показатели свидетельствуют, в первую очередь, о здоровье или нездоровье сердечнососудистой системы. Помимо того, норма пульса у мужчин и женщин несколько отличается. Узнаем мнение специалистов о том, какой нормальный пульс у человека в 30 лет. У взрослого человека в 30 лет нормальный пульс не отличается от норм других возрастных категорий, за исключением детского и преклонного возраста. Если говорить конкретнее, то нормальный пульс у женщины 30 лет в состоянии покоя находится в пределах 70-80 ударов в минуту. У мужчин в возрасте 30 лет показатели нормального пульса немного меньше – в среднем 65-75 ударов в минуту. Разница объясняется тем, что размеры мужского сердца больше, чем женского при условии, что вес представителей обоих полов одинаков. Во время значительных физических нагрузок, при занятиях спортом и стрессовых ситуациях нормальным считается увеличение частоты сердечных сокращений. Предельно допустимыми являются показатели, высчитываемые по универсальной формуле: от числа 220 высчитывается число, соответствующее количеству прожитых лет. То есть максимально допустимая частота сокращений сердечной мышцы в 30 лет: 220-30 = 190 ударов. Важно! Оптимальное время для измерения пульса с 10.00. до 13.00., длительность замера – 1 минута. Показания пульса на левой и правой руке могут отличаться, поэтому желательно проверять его на запястьях обеих рук. Вместе с тем, необходимо учитывать, что 30 лет – детородный пик, а нормальный пульс у женщин, находящихся в состоянии беременности существенно увеличен. Это легко объяснить, исходя из физиологии: в период вынашивания плода организму матери приходится работать за двоих. При этом норма: Учащенное сердцебиение (тахикардия) у беременной может сопровождаться рядом неприятных симптомов, в том числе: Помимо того, отмечается повышенная тревожность. Именно поэтому врач держит на контроле частоту пульса беременной, и при тахикардии проводит дополнительное обследование с целью установления причины учащения сердечных сокращений. Спустя один-два месяца после родов, частота пульса становится такой же, как и до беременности. В молодом возрасте сосуды обычно находятся в хорошем состоянии: не поражены атеросклеротическими бляшками и тромбами, в потоке крови отсутствуют патологические завихрения. Поэтому постоянные или частые изменения частоты пульсовых волн должны стать поводом для обращения к врачу. Следует знать: если пульс становится более редким, то это чаще всего свидетельствует о слабости синусового узла или нарушениях в проводящей системе сердца. Учащение пульса при сохранении ритма бывает при синусовой тахикардии. Беспорядочный учащенный пульс характерен для больных с пароксизмальной мерцательной аритмией либо мерцанием предсердий или желудочков. К сведению! Брадикардия (снижение частоты пульса) в 50 ударов в минуту у профессиональных спортсменов не считается патологией, так как причиной такого снижения является то, что тренированная сердечная мышца в обычных условиях находится в состоянии гипертрофии. womanadvice.ru Показания пульса зависят от возраста. С каждым десятилетием прожитой жизни частота сердечных сокращений повышается. Стабильное частое сердцебиение – признаки развития сердечной патологии. Каким должен быть у женщин пульс в норме? И когда повышение его частоты не считается опасным, критичным? Нормальный пульс здорового взрослого человека составляет 60-100 ударов. При этом у женщин он немного выше, чем у мужчин (при одинаковом возрасте, весе, росте, телосложении) в среднем, сердце женщины стучит чаще, чем сердце мужчины, на 6-8 ударов. Повышение частоты женского сердцебиения объясняется разницей в размерах. При одинаковом объёме крови женское сердце меньше мужского. Поэтому оно вмещает меньший объём крови и вынуждено сокращаться чаще. Резкое увеличение частоты сердцебиения приходится на период гормональных перестроек (менструация, климакс). Аналогичный скачок приходится на подростковый период, когда в организме также происходит перестройка. Кроме полового признака, на частоту серцебиения влияет возраст. Самый высокий «здоровый» (не связанный с патологией) пульс – у новорождённых детей. Самый низкий – у тренированных взрослых спортсменов. Повышение частоты после 30-40 лет связано с возрастными изменениями – снижением эластичности сосудов, формированием холестериновых отложений на их стенках, и, как следствие, повышением давления и учащением сердцебиения. Подобные возрастные изменения происходят по-разному. Это зависит от многих факторов – места проживания, характера питания, образа жизни женщины. Поэтому общие нормы сердцебиения лежат в достаточно широких пределах. Обратимся к медицинским нормам и опишем, какой пульс считается нормальным у женщин 50 лет, 40, 30 и 20 лет. Самые низкие «здоровые» показатели приходятся на возраст 20-30 лет. В этот период заканчиваются все гормональные перестройки, подростковые эмоциональные всплески, организм созревает и становится взрослым. Показатели пульса стабилизируются и составляют 60-70 ударов в минуту (в спокойном, ненапряжённом состоянии, без физических, психических, эмоциональных и каких-либо других нагрузок на организм). Также считается нормальным, если показатели будут немного ниже (55 ударов) или немного выше (80 ударов за минуту). После 30 лет частота может немного повыситься, на 10-15 ударов. Таким образом, нормальный пульс у женщин в 30-40 лет составляет 70-75 ударов. При этом сердцебиение могут остаться на прежнем уровне (60), если женщина ведёт достаточно активный образ жизни, занимается спортом, питается экологически здоровыми продуктами и не употребляет кофе, никотин, алкоголь. После 40 лет с проявлением возрастных изменений в сердце и сосудах пульс может ещё немного повыситься. Норма для женщин 40-50 лет составляет 75-80 ударов в минуту. В возрасте после 50 лет пульс становится немного чаще. Он может повыситься до 85 ударов в минуту, что входит в границы нормы и не является патологией. До тех пор, пока в организме женщины не наступила гормональная перестройка (менопауза) пульс в целом остаётся стабильным и повышаться в среднем на 5 ударов за каждые 10 лет. Таким образом, при отсутствии менопаузы, в возрасте 50-60 лет норма составит 85-90 ударов в минуту. А в возрасте 60-70 лет – 90-100 ударов. Что также не является патологией и лежит в верхних пределах нормы. Колебания часто сопровождают заболевания сердечно-сосудистой системы, опухоли, различные инфекции, отравления. Поэтому резкое увеличение частоты пульсаций должно насторожить, стать причиной медицинского обследования. Если женщина здорова и проживает в экологически благоприятном регионе, значительных повышение пульса быть не должно. Традиционное время наступления климакса – возраст около 50 лет. Хотя многие гинекологи отмечают, что за последнее десятилетие климакс заметно помолодел. Всё чаще гормональная перестройка начинается у женщин после 45 лет, и даже после 40-ка. При тяжёлом протекании климакса у женщины формируются скачки давления, возникает гипертония. В таком случае пульс также скачет и становится выше – до 120-130 ударов в минуту. Такое состояние называют тахикардией, оно сопровождается неприятными болезненными ощущениями, приступами жара, приливами крови и требует лечения. На заметку: самый злободневный вопрос, какой должен быть пульс у женщины в 50 лет, не имеет однозначного ответа. Норма у женщин 50 лет определяется не только состоянием организма и сердечно-сосудистой системы, но также наличием менопаузы. Если гормональные изменения налицо – частота может быть выше обычного. После окончания гормональной перестройки сердечная деятельность стабилизируется. К 60 годам давление, частота сердечных сокращений могут даже снизиться (если организм женщины здоров). Это происходит по причине возрастного старения сердечной мышцы. Процессы старения связаны с недостатком витаминов, минералов, полноценного питания, поражения сердца и сосудов свободными радикалами. В результате действия перечисленных факторов сердечная мышца ослабевает и формирует ослабленные сердечные выбросы, частота сердцебиения уменьшается. В таком случае пульс женщин в возрасте 60 лет может составить 80 ударов за минуту. Если же к пожилому возрасту у женщины сформировался атеросклероз, то пульс будет выше (90-100 ударов). Вместе с ним будет поддерживаться повышенное артериальное давление и болезненные ощущения. В течение жизни женский пульс может становиться выше или ниже, в зависимости от воздействия различных факторов окру flebos.ru Сердечные сокращения ритмично выбрасывают кровь в сосудистое русло. При наполнении кровью и повышении внутрисосудистого давления артериальные стенки толчкообразно расширяются. Количество таких колебаний в минуту и называется пульсом. Пульс измеряется на поверхностно расположенных артериях: на локтевом сгибе — плечевой артерии, на шее — сонной артерии, в паховой зоне — бедренной артерии, но чаще всего на запястье — лучевой артерии. Именно эластичные артериальные стенки (не венозные и не капиллярные) в наибольшей степени дают ответ на сердечные сокращения, создавая ритмичные пульсовые волны. На сгибательную поверхность запястья с наружной стороны (место пульсации) накладываются указательный и средний палец. Подсчет производится в течение 30 секунд, затем умножается на два. Пульсовые характеристики: По пульсации на запястье можно заподозрить некоторые сердечнососудистые заболевания или другую органическую патологию. Например, при гипертонии пульс часто напряженный, а при низком давлении — слабый с минимальной наполненностью. Также ненормальным считается аритмичная пульсация (разные интервалы между пульсовыми ударами), что часто является признаком аритмии. Считается нормальным пульс ритмичный, наполненный, средней напряженности. Отдельная тема — частота пульса. У человека нормой считается уровень 60 – 90 уд/мин. Однако это лишь общие рамки. У женщин количество пульсовых толчков в минуту изменяется в зависимости от следующих физических показателей: В медицине приняты следующие возрастные показатели женского пульса (измеряется в уд/мин): При физических нагрузках предельный пульсовой показатель рассчитывается по формуле: «220 минус количество полных лет». При этом после физической активности пульсация должна восстанавливаться в течение 5 минут. Замечено, что перед смертельным исходом пульс резко повышается до 160 уд/мин. Гормональная перестройка и необходимость работы сердца «за двоих» заставляют его чаще биться, тем самым повышая ЧСС и показатель пульса. В первом триместре такие пульсовые изменения почти незаметны: пульс в норме колеблется в пределах 75 – 90 уд/мин. Во втором триместре вынашивания плода при увеличении объема циркулирующей в женском организме крови почти на треть пульс также повышается. А с шестого месяца он достигает 100 – 120 уд/мин. Пульсовой показатель приходит к возрастной норме спустя 1,5 – 2 месяца после родоразрешения. Нормальный показатель пульсации на запястье может отклоняться по физиологическим причинам (температура, эмоциональное состояние и т.д.). Однако его стойкое отклонение от нормы на 10% (менее 50 и более 100 уд/мин) не только вызывает ряд болезненных симптомов (головокружение, боль в сердце, тошноту и т.д.), но и может указывать на развитие различной патологии. Тахикардия (учащенное сердцебиение) в совокупности с частым пульсом может свидетельствовать о развитии: Учащенная пульсация у женщины наблюдается при рвоте и диарее (это может свидетельствовать о степени обезвоживания), обильных менструальных кровотечениях и анемии. Сниженное количество пульсовых ударов может быть физиологическим (например, во сне, у спортсменок) или же обусловленным органической патологией, такой как: При обнаружении выраженных или длительных по времени отклонений параметров пульса следует обратиться к терапевту или кардиологу. Только доктор сможет выявить причину данного нарушения и правильно поставить диагноз, полагаясь на проведенное диагностическое обследование. Срочная врачебная консультация требуется при пульсе менее 50 уд/мин и более 100 уд/мин в состоянии покоя, для женщины во время беременности — выше 110 уд/мин. Нередко такие критические параметры представляют опасность для жизни и требуют незамедлительного лечения. kardioportal.ru DlyaSerdca → Заболевания сердца → Тахикардия → Особенности пульса у женщин: нормы и причины отклонений Здоровье каждого человека зависит от огромного количества критериев. Одним из таких является пульс, представляемый частотой сердечного ритма. Нормальные показатели сердечного ритма у сильной и слабой половины человечества различны: у представительниц прекрасного пола они выше. И объясняется это особенностями физиологического плана: сердце женщин обладает меньшими размерами, что определяет необходимость более частого сокращения. Типичные показатели частоты сердечных сокращений здорового человека фиксируются на цифрах 60-90 ударов за минуту. Женское сердце сокращается в минуту на 8 ударов чаще, что обуславливает показатели 70-80 ударов. Возраст женщин считают критерием серьезного влияния на показатели пульса. У младенцев нормальная частота сердечных сокращений достигает 130-140 ударов за минуту. Процессы взросления обуславливают первоначальный спад частоты сердцебиения, а переход к зрелому возрасту приводит к постепенному учащению ритма сердца. В зависимости от возраста нормы пульса у женщин за минут должны находиться в рамках следующих показателей: При определении нормы женского пульса, медики рекомендуют обращать внимание на такие факторы как: Медики рекомендуют женщинам за 40 внимательно относиться к показателям биения сердца, что обусловлено наличием большего количества факторов, влияющих на сердечную деятельность. Причиной снижения сердечных ритмов может стать брадикардия, проявляющаяся в форме слабости и усталости. Добавление к данным факторам болевых ощущений и жжения в области груди, отдышки и потемнения в глазах дает основание предполагать наличие заболеваний: Изменение гормонального фона серьезно влияет на показатели сердечной деятельности. Беременность – период, обусловленный массой изменений в женском организме. Проявление в ходе беременности тахикардии определено физиологическими особенностями периода. Приемлемыми показателями сердечных сокращений для женщин в интересном положении считаются цифры в 100-110 ударов в минуту. Их превышение при беременности – явление временное. При отсутствии патологий, сердечная деятельность возвращается в традиционные рамки вскоре после рождения малыша. Изменения в организме во время беременности Если сердечные сокращения выходят за рамки стандартных показателей и проявляются приступообразно, при этом частота сердечных сокращений за минуту фиксируется на отметке 120 ударов, значит, имеется основательный повод обратиться к врачу. Последний обязан назначить проведение ЭКГ. Если сердцебиение сопровождается дополнительными симптомами в форме слабости, головокружения, тошноты и потери сознания, значит, у специалистов есть серьезные основания назначить комплексное обследование, целью которого станет необходимость выявления заболеваний, связанных с работой сердца или щитовидки. Какое лечение тахикардии может быть названо наиболее эффективным? Ответ определяется действиями врача и состоянием женщины, то есть назначается в соответствии с симптоматикой. При наличии беременности и отсутствии патологий врачами назначаются препараты растительного происхождения и седативного действия. В комплексе назначают калий, магний и витаминно-минеральные добавки. В числе инновационных изобретений, способных облегчить симптомы стенокардии, аритмии и ИБС, называется медицинская подушка «Здоров». При наличии функциональных нарушений, женщинам рекомендуется исключить факторы, провоцирующие выход ритма сердца за пределы медицинских норм. Учащение процесса сокращения сердечной мышцы могут предотвратить: Для прекращения приступов использовались в/в инъекции новокаинамида или верапамила, а также кордарона. ЭКГ, проводимое во время приступов, фиксировало проявления тахикардии. Изменения, выявленные во время ЭКГ, дали основание предполагать наличие желудочковой тахикардии. Женщину считают представительницей слабого пола. Но современные реалии предлагают не только иной ритм жизни, но и иное распределение ролей. Сегодня на плечи прекрасных дам ложатся многочисленные заботы, проблемы и тягости. Результат переутомления и серьезных нагрузок отражается на здоровье. Сердце женщины, предназначенное для любви и забот, требует обязательной и неустанной заботы. Только так можно вовремя оградить его от серьезных заболеваний. Понравилась статья? Дайте нам об этом знать — поставьте оценку Facebook Мой мир Вконтакте Одноклассники Почитайте лучше, что говорит Ольга Маркович, по этому поводу. Несколько лет мучилась от тахикардии, ИБС, стенокардой и атеросклероза – боли и неприятные ощущения в сердце, сбои сердечного ритма, повышенное давление, одышка даже при малейшей физической нагрузке. Бесконечные анализы, походы к врачам, таблетки не решали мои проблемы. НО благодаря простому рецепту, постоянные боли и покалывания в сердце, высокое давление, одышка — все это в прошлом. Чувствую себя замечательно!!! Теперь мой лечащий врач удивляется как это так. Вот ссылка на статью. dlyaserdca.ru Скорость пульса отражает количество сокращений сердца в минуту. Она меняется в результате физической активности, страха, эмоциональных реакций. Пульс – полезный ориентир для оценки состояния здоровья у женщин любого возраста. В покое для нормы частота пульса должна составлять от 60 до 100 в минуту, но оптимальной верхней границей для женщин в возрасте от 50 до 55 лет является 80 ударов в минуту. Во время физической нагрузки частота пульса увеличивается. Для женщин 50 лет максимально допустимая величина такого ускорения – 170 в минуту. Важно уметь оценивать не только частоту, но и регулярность пульса у женщин 50 лет. В этом возрасте уже довольно часто возникают нарушения сердечного ритма – экстрасистолия, пароксизмальная тахикардия или фибрилляция предсердий. Во многом это связано с нарушением питания сердечной мышцы, которое возможно во время климактерических изменений. Измерение пульса женщине в 50 лет нужно проводить после периода длительного отдыха. Лучше всего это делать утром после пробуждения, не поднимаясь с постели. Можно расположить указательный и средний пальцы под углом челюсти на шее или измерить пульс на запястье. Можно посчитать удары за 60 секунд, но в большинстве случаев достаточно провести подсчет за 20 секунд и умножить полученный результат на 3. В возрасте 50 лет женщине нужно следить не только за нормальным пульсом, но и за давлением. Поэтому удобно измерять оба этих показателя одновременно с помощью автоматического тонометра, работающего от сети. Результаты нужно записывать на лист бумаги, и при их отклонении от нормы в течение нескольких дней обратиться к терапевту. Нормальный пульс у женщин в 50 лет после 10 – 15-минутного отдыха не должен превышать 100 в минуту. Его возрастание свидетельствует о сильных эмоциях, повышении температуры тела, быстром изменении положения (например, резком подъеме с постели) или о различных заболеваниях. Во время физической активности частота пульса увеличивается. Чем больше выполняемая нагрузка, тем выше пульс. Важно не допускать перенапряжения сердечной мышцы. У женщин в 50 лет уже могут появиться признаки атеросклероза коронарных артерий, то есть сосуды сердца сужаются. При слишком частом сердцебиении они не успевают пропустить в ткани сердечной мышцы необходимое количество крови, и она начинает испытывать кислородное голодание. Даже если это не сопровождается появлением боли в груди (приступом стенокардии), длительная ишемия миокарда приводит к ослаблению сократимости сердца. Поэтому во время нагрузки, как в быту, так и во время физических тренировок, следует сохранять частоту пульса в пределах специально определенных целевых значений. Допустимые границы пульсовой нормы: Нормальный пульс у женщин 50 лет при нагрузке должен составлять от 85 до 145 в минуту. При превышении этих показателей необходимо отдохнуть, чтобы сердцебиение нормализовалось. Превышение частоты пульса выше критической отметки 170 в минуту с большой долей вероятности приведет к ишемии миокарда или нарушениям сердечного ритма. Если пульс женщины в возрасте 50 лет в покое превышает 100 в минуту, это может сопровождаться такими состояниями: При постоянно повышенном пульсе необходимо обратиться к терапевту. Не стоит сразу идти на прием к кардиологу, ведь причины отклонений пульса от нормы могут быть разными. Норма пульса для женщин немного за 50 лет – важный показатель благополучия организма. Его увеличение может свидетельствовать о таких состояниях: В зависимости от симптоматики, продолжительности и величины повышения пульса, состояние может быть вызвано как физиологическими, та и патологическими факторами. Многие женщины 50 лет и старше жалуются на слишком частое сердцебиение и высокий пульс при обычной ходьбе или подъеме по лестнице. В дальнейшем такое состояние будет прогрессировать. Чтобы этого избежать, нужно тренировать сердечную мышцу. В процессе занятий увеличивается количество артерий, снабжающих сердце кровью, а сам организм адаптируется к нагрузке, что предупреждает резкое возрастание пульса. Для поддержания нормального пульса женщинам в этом возрасте можно применять такие физические упражнения: Регулярное выполнение любого из этих видов физических тренировок не только поможет сохранять женщинам 50 – 55 лет пульс в норме, но и поможет нормализовать вес, улучшить состояние суставов и позвоночника, восстановить эмоциональный фон, легче перенести возрастные изменения. Помимо физических упражнений, есть 5 проверенных способов защитить сердце и привести пульс к норме: Если женщина выполняет все эти рекомендации, но у нее все равно регулярно отмечается отклонение пульса от нормы, то ей необходимо обратиться за медицинской помощью. Автор статьи: Практикующий врач Чубейко В. О. Высшее медицинское образование (ОмГМУ с отличием, ученая степень: “кандидат медицинских наук”). pulsnorma.ru Пульс (ритм сердца) – один из самых важных показателей здоровья человека, который достаточно много говорит о состоянии сердечно-сосудистой системы и организма в целом. Данный показатель может изменяться под влиянием многих состояний и ситуаций – при анализе самочувствия человека крайне важно его учитывать. В течение жизни нормальные показатели ритма сердца могут быть разными, поэтому стоит знать о нормах пульса по возрастам у женщин. Содержание: В этом плане женский организм немного отличается от мужского, поэтому нормальные показатели для обоих полов будут разными. В связи с физиологическими особенностями, пульс у представительниц женского пола всегда немного более частый. При этом сердце у женщин, как правило, меньше, чем у мужчин. Поэтому сердечно-сосудистая система работает интенсивнее. С возрастом пульс увеличивается у всех людей. Также на него влияет множество внешних факторов: постоянный уровень физической нагрузки, питание, наличие вредных привычек, образ жизни в целом. При изменении массы тела или вынашивании ребенка показатели пульса также меняются. При этом не стоит забывать: роль играют также индивидуальные особенности человека. У некоторых людей, в том числе женщин, пульс может постоянно отклоняться от нормы в ту или иную сторону, однако самочувствие сохраняется нормальным, так что о заболевании говорить сложно. Идеальным показателем в состоянии покоя для обоих полов считается число в 60–80 ударов в минуту – колебания в данных пределах указывают на здоровье сердца и сосудов. Однако идеальные показатели достаточно редко встречаются в реальности. В зависимости от физической нагрузки верхняя граница нормы может сдвигаться до 85–90 ударов в минуту. У детей любого пола пульс обычно достаточно высокий. У новорожденных он может достигать 130 ударов в минуту в спокойном состоянии. Затем он постепенно замедляется до нормальных показателей в 60–80 уд/мин. С возрастом пульс снова становится выше, но не намного. Важно! В старшем возрасте желательно чаще проходить профилактические осмотры у кардиолога, чтобы своевременно выявить какие-либо нарушения в работе сердечно-сосудистой системы. Стоит учитывать: чтобы получить наиболее полную картину состояния человека, важен не только показатель ритма сердца, но и артериальное давление. Поэтому при постоянно завышенных показателях пульса нужно пройти полное обследование, особенно если данное состояние сопровождается постоянным ухудшением самочувствия. В целом, чтобы примерно представлять себе динамику изменений ритма сердца в течение жизни у женщин, можно привести небольшую таблицу с нормальными показателями в разрезе возрастов. Стоит помнить, что небольшие отклонения, если они не сопровождаются ухудшением самочувствия, не должны являться поводом для особого беспокойства. Это значения, которые считаются нормальными в зависимости от возраста женщины. Стоит также отметить, что рост показателей зависит также от наступления менопаузы. При климаксе из-за гормональных изменений происходит рост пульса, возрастает вероятность нарушений ритма сердца. В нормальном состоянии при здоровых физических нагрузках пульс у женщины обычно достигает 90–105 ударов в минуту, но не более 120 в зависимости от состояния организма в целом. Такое повышение пульса не должно переноситься тяжело, оно легко проходит после окончания физических нагрузок без помощи лекарственных средств. Также на ритм сердца могут влиять стрессы и эмоциональные переживания. При особо опасных и серьезных ситуациях частота ударов может достигать 120–140 в минуту. Необходимо учесть, что такое состояние является критическим, поэтому не нужно доводить себя до такого уровня тревоги. При этом стоит отметить, что женщины больше подвержены стрессам. Это связано не только с физиологическими особенностями, но с и нагрузкой, с которой постоянно сталкиваются представительницы прекрасного пола. После инфаркта и ряда других сердечных заболеваний у женщин также достаточно часто встречается брадикардия – постоянно сниженные значения пульса (до 60 ударов в минуту). 60 можно назвать нижней границей нормы – больше показатели снижаться не должны. Слишком редкий пульс также достаточно опасен и может потребовать срочного врачебного вмешательства. Хотя в целом тахикардия встречается намного чаще. Важно! Если повышение пульса возникает часто независимо от нагрузок и других внешних факторов, при этом присутствует головокружение, головные боли, слабость, другие признаки недомогания, нужно обязательно обратиться к врачу-кардиологу. Ритм сердца может ускоряться при высокой нагрузке на организм. Это может быть вынашивание ребенка – при беременности происходят различные гормональные изменения, сердечно-сосудистая система при этом начинает работать как бы за двоих, а с ростом плода эта нагрузка только увеличивается. Физиологически тахикардия и легкое повышение артериального давления являются нормой при беременности. Беспокоиться стоит, если после рождения ребенка работа сердца не нормализуется в течение нескольких недель или месяцев, в зависимости от тяжести вынашивания и родов. Какой пульс должен быть у женщины во время беременности? Обычно пульс в состоянии покоя составляет до 100–110 ударов в минуту, поэтому советуют избегать чрезмерных физических и умственных нагрузок, чтобы не провоцировать дальнейшее повышение частоты ударов и давления. Стоит отметить, что после 12–13 недели вынашивания данные показатели могут немного снизиться. Если пульс сильно превышает допустимые показатели, за беременной желательно наблюдать кардиологу. При ускоренном ритме сердца может быть показано кесарево сечение при родах, а за самим процессом рождения ребенка может потребоваться гораздо больше наблюдения – все зависит от состояния будущей матери. При обнаружении каких-либо нарушений ритма во время беременности или в обычном положении, которые сопровождаются серьезным ухудшением самочувствия, нужно срочно обратиться к кардиологу и выяснить причину такого состояния. Самолечение при большинстве сердечных заболеваний может быть крайне опасно для здоровья. Если состояние ухудшается достаточно быстро, возникают боли с левой стороны груди, отдающие в левую руку, возникает обморок, потеря сознания, проблемы с дыханием, то нужно срочно вызывать «скорую помощь». Многие сердечные заболевания почти не проявляют себя до последнего момента. Именно поэтому, чем старше человек, тем чаще советуют посещать кардиолога для профилактики. gipertonia03.ru На пульс у женщин влияют различные обстоятельства, в том числе эмоциональные состояния и возраст. К примеру, норма сердцебиения у женщин после 50-ти всегда будет чуть выше, чем у 20-ти летних девушек. На частоту сердечного ритма влияет также вид деятельности, физическая нагрузка, различные начинающиеся заболевания организма. Учитывая постоянную занятость женщин, легко понять почему не всегда можно заметить какие-то изменения. Но все же следует находить время и периодически проверять показатели пульса. Следить за нормой сердечного ритма обязана каждая женщина в любом возрасте. ВАЖНО ЗНАТЬ! Табаков О.: «Я могу порекомендовать лишь одно средство для быстрой нормализации давления» читать далее… При сокращении сердце выбрасывает в артерии кровь, вследствие чего стенки сосудов при расширении создают вибрации. Эти колебания, что прощупываются в определенных местах на теле человека, называют пульсом. Под понятием «пульс» имеют ввиду количество проделанных ударов в течение одной минуты. В зависимости от этого количества пульс бывает нормальным, медленным и учащенным. Укажите своё давление Для определения нормальной работы сердца не достаточно знать количество сокращений. У взрослого пульс называют нормальным, когда он ритмичный, наполненный и напряженный. Как определить в норме сердцебиение или нет должен знать каждый взрослый человек. Процесс этот несложный, и доступен всем. Частота сердцебиения легко измеряется методом прикладывания подушечек пальцев (указательного, безымянного и среднего) к артерии. При легком надавливании на нее под пальцами легко прощупать толчки. Не нужно давить на вену слишком сильно, чтобы не нарушать естественный ток крови. Далее считают приблизительно сколько происходит ударов за минуту. Легче всего ощутить пульсацию на участках тела, где видны поверхностные артерии. Распространенным местом измерения пульса является запястье, где расположена лучевая артерия. Частота пульса прослушивается также на таких артериях как: 60—80 уд/мин — средний показатель сердечного ритма у здорового человека. У женщин пульс считается нормальным при 70—80 уд/мин. У мужчин же этот показатель ниже на 8—10 ударов. У новорожденных норма чсс 130—140 уд/мин. Объясняют это разницей в размерах сердца, чем оно меньше, тем больше нужно сокращений для того, чтобы переработать нужный объем крови. Таблица показывает, что с момента рождения до юношеского возраста чсс понижается. У молодых девушек сердечный ритм стабилизируется с 16 до 18 лет. Позднее у взрослых людей он вновь немного учащается. Например в 30—40 лет норма пульса у женщин может быть 70 ударов за минуту, а в 45 уже от 75-ти ударов в минуту. Можно отследить, что показания сердечных сокращений меняются в среднем на 5—10 ударов через каждых 10 лет. Основными причинами, при которых в женском организме меняется частота сердечных сокращений являются: На увеличение нормы чсс у человека при физнагрузках влияет также возраст. Например, у девушек до 24-х во время спортивных тренировок чсс иногда повышается до 110—150-ти ударов, но уже в возрасте 30—40 количество ударов будет между 105—140. Успокаивается сердцебиение обычно через 10—15 минут после завершения физической нагрузки. Определить максимально допустимую норму пульса при физических нагрузках можно за формулой Карвонена, при которой от числа 220 отнимается возраст человека. Нормальный пульс у взрослого человека, который ведет здоровый образ жизни, предпочитает активный отдых и занимается регулярными физическими упражнениями (спорт, пробежки, плавание в бассейне) в состоянии покоя будет ниже нормы. Такой организм пытается беречь энергию. В итоге, циркуляция крови становится медленнее, сердцебиение уменьшается и пульс сокращается до 55 ударов в минуту. У профессиональных спортсменов сердечный ритм особенный. У них в спокойном состоянии количество ударов в минуту всего 45—50. Но постоянные продолжительные нагрузки не могут быть полезными. Они приводят к утолщению сердечной мышцы и ее увеличению, в результате чего появляются осложнения. Сердце старается подстроиться к ритму 40 ударов в минуту, но это может привести к плохим последствиям, существует вероятность смерти даже у молодых людей. Во время беременности организм девушки меняется за счет гормональных изменений. Запускаются физиологические процессы, обеспечивающие нормальное функционирование и развитие плода. Потребность снабдить кислородом и маму и будущего ребенка ускоряет процесс сердцебиения. Поводов волноваться нет, так как в данном случае учащенное сердцебиение в спокойном состоянии является нормой. На начальном этапе беременности частота сердечного ритма у женщины увеличивается лишь немного и составляет 75—90 ударов в минуту. За следующих три месяца объема крови в организме добавляется, кровеносная система начинает работать быстрее и пульс ускоряется. В последнем триместре его частота достигает 100—120 ударов за минуту. Приходит в норму сердечный ритм только через 1,5—2 месяца после родов. Кроме вышеописанных основных факторов, первопричиной изменения пульса у женщин могут быть начинающиеся заболевания. Если при высоком (тахикардии) или низком (брадикардии) пульсе наблюдается головокружение, рвотный рефлекс, общее недомогание нужно без сомнения пройти осмотр врача. Влиять на сердцебиение могут также: На чсс влияет даже время суток. Пульс здорового человека на протяжении дня меняется постоянно. Самые высокие показатели сердечного ритма с 8-ми до 12-ти утра. До 2-х часов дня ритм понижается, затем начинает постепенно расти, достигая наибольшего уровня до 7—8-ми вечера. Ночью частота сердцебиения может колебаться в пределах 40—50-ти ударов в минуту оттого, что организм находится в покое. Такие признаки как головокружение, предобморочное состояние, потеря сознания, болевые ощущения в груди, расстройства зрения, повышенное потоотделение, дрожание рук в сочетании с тахикардией являются причиной беспокойства. Причинами повышения сердцебиения могут быть: Одной из причин брадикардии бывают занятия спортом, так же как и в период сна, это состояние человека считается нормальным и не требует беспокойства. В остальных случаях стоит посетить врача, так как заниженный пульс является причиной функциональных нарушений и отклонений в организме. К ним относятся: Когда частота сердцебиения изменяется без причины, это свидетельствует о начинающихся проблемах в организме. Ведь общеизвестно, что предупредить вначале заболевание легче, чем в дальнейшем пытаться избавиться от уже существующего. Если количество ударов за минуту больше 120-ти или меньше 50-ти и такое состояние наблюдается продолжительное время, человек должен немедленно обратиться в клинику к кардиологу или терапевту. Заниматься самолечением в данном случае не стоит, так как только врач способен определить причину патологии, поставить правильный диагноз и назначить эффективное лечение. Укажите своё давление Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с давлением пока не на вашей стороне… Последствия высокого давления известны всем: это необратимые поражения различных органов (сердца, мозга, почек, сосудов, глазного дна). На более поздних стадиях нарушается координация, появляется слабость в руках и ногах, ухудшается зрение, значительно снижаются память и интеллект, может быть спровоцирован инсульт. Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Олега Табакова, как он победил скачки давления… Читать статью про средство >> etodavlenie.ru | ||





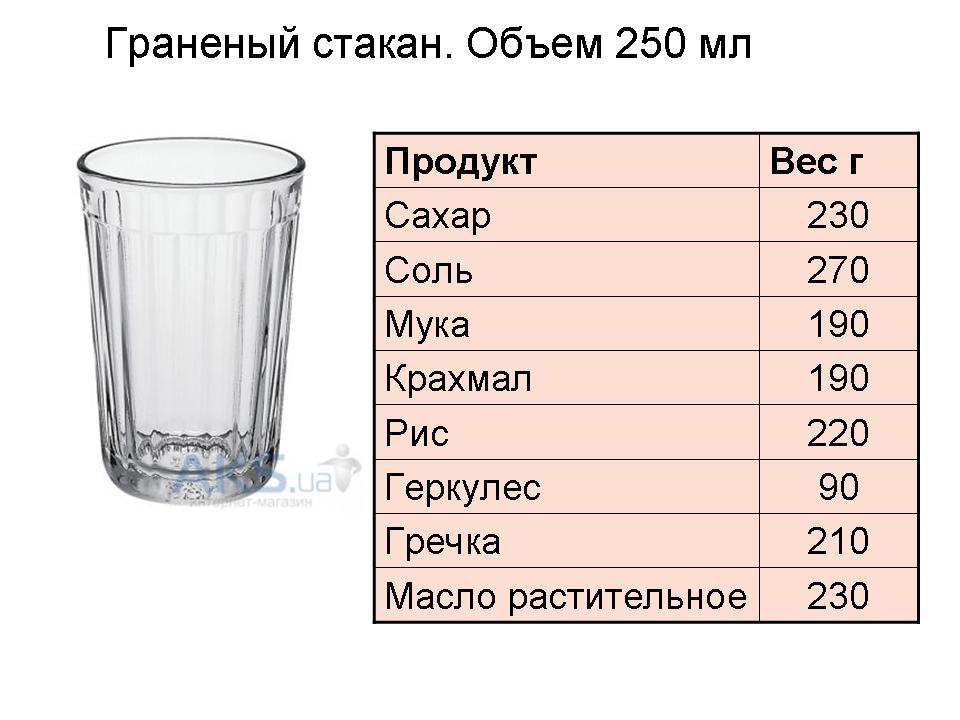
 8
8 0 = 1.0
0 = 1.0  0 = 1,0
0 = 1,0 






 На фото – пластинчатый зубной протез
На фото – пластинчатый зубной протез На фото – бюгельный зубной протез
На фото – бюгельный зубной протез На фото – нейлоновый зубной протез
На фото – нейлоновый зубной протез На фото – зубной протез Acry Free
На фото – зубной протез Acry Free На фото – зубной протез Quattro Ti
На фото – зубной протез Quattro Ti Цельнокерамические коронки
Цельнокерамические коронки На фото – мостовидный протез, установка которого потребовала обточки живых зубов
На фото – мостовидный протез, установка которого потребовала обточки живых зубов На данном фото представлен вариант имплантации при полном отсутствии зубов
На данном фото представлен вариант имплантации при полном отсутствии зубов



 Повышенные лимфоциты в крови у взрослого человека (как мужчин, так и женщин), чаще всего говорят о наличии патологического процесса. Обнаружение и устранение причины повышения лимфоцитов — основная задача лечащего врача.
Повышенные лимфоциты в крови у взрослого человека (как мужчин, так и женщин), чаще всего говорят о наличии патологического процесса. Обнаружение и устранение причины повышения лимфоцитов — основная задача лечащего врача. Причин, по которым появляется много лимфоцитов в крови, достаточно много. Самые распространенные из них — следующие:
Причин, по которым появляется много лимфоцитов в крови, достаточно много. Самые распространенные из них — следующие:
 Что показывает при беременности общий анализ крови?32096
Что показывает при беременности общий анализ крови?32096








 Лимфома. Лимфоциты-предатели: как их обезвредить
Лимфома. Лимфоциты-предатели: как их обезвредить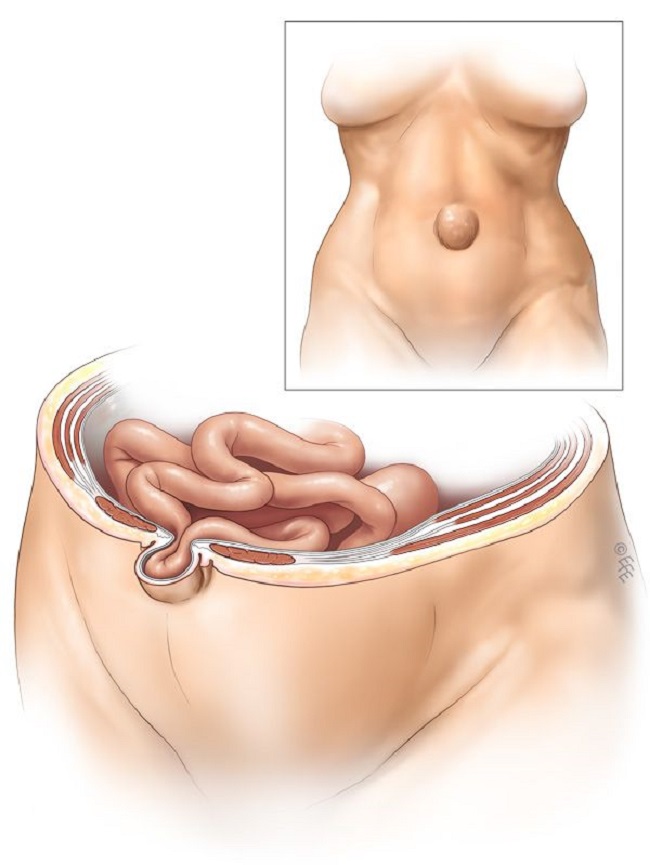 Повышенное давление на переднюю брюшную стенку женщины может спровоцировать возникновение грыжи в будущем.
Повышенное давление на переднюю брюшную стенку женщины может спровоцировать возникновение грыжи в будущем. У некоторых пациентов болевой симптом выражен постоянно, а у других наблюдается лишь незначительный дискомфорт. Если состояние отягощается — клиническая картина становится более выраженной и разнообразной.
У некоторых пациентов болевой симптом выражен постоянно, а у других наблюдается лишь незначительный дискомфорт. Если состояние отягощается — клиническая картина становится более выраженной и разнообразной.
 Эти симптомы свидетельствуют о появлении спаечного процесса и отягощении состояния.
Эти симптомы свидетельствуют о появлении спаечного процесса и отягощении состояния. Хирургу важно выяснить обстоятельства возникновения болезни, её течение. Объективное обследование включает в себя осмотр грыжи, пальпацию брюшной стенки, детальное изучение внешнего вида пациента.
Хирургу важно выяснить обстоятельства возникновения болезни, её течение. Объективное обследование включает в себя осмотр грыжи, пальпацию брюшной стенки, детальное изучение внешнего вида пациента.
 Пациент находится в стационаре от одного до нескольких дней и после подтверждения удовлетворительного состояния выписывается домой.
Пациент находится в стационаре от одного до нескольких дней и после подтверждения удовлетворительного состояния выписывается домой.
 В послеоперационном периоде, в зависимости от размеров грыжи, возраста пациента, его конституционного статуса рекомендуется ношение бандажа на переднюю брюшную стенку. Лечащий врач может назначить повторные консультации для профилактического осмотра. Несоблюдение этих советов может привести к рецидиву грыжи и необходимости повторной операции. При повторном возникновении симптомов необходимо обратиться к лечащему врачу, так как он знает особенности организма и качественно оценит ситуацию.
В послеоперационном периоде, в зависимости от размеров грыжи, возраста пациента, его конституционного статуса рекомендуется ношение бандажа на переднюю брюшную стенку. Лечащий врач может назначить повторные консультации для профилактического осмотра. Несоблюдение этих советов может привести к рецидиву грыжи и необходимости повторной операции. При повторном возникновении симптомов необходимо обратиться к лечащему врачу, так как он знает особенности организма и качественно оценит ситуацию.
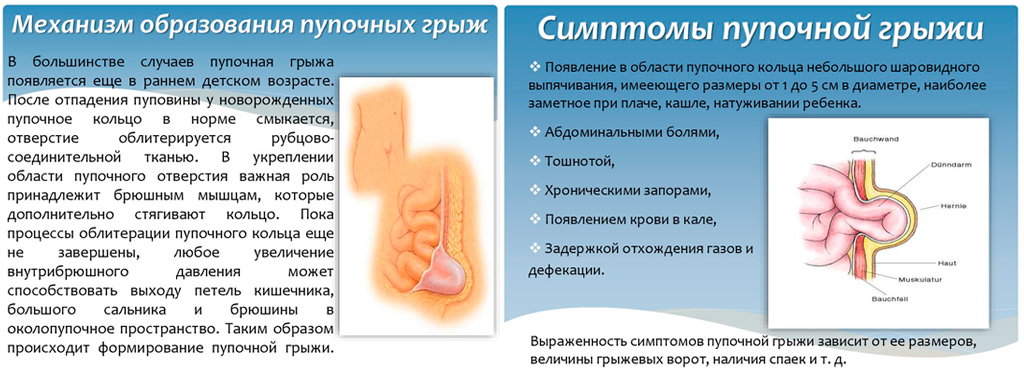
 Нередко отмечается боль или чувство дискомфорта в области пупка при подъеме тяжести, ходьбе, занятиях спортом. В ряде случаев боль может быть очень сильной, если грыжа ущемляется. Но это уже относится к осложнениям болезни.
Нередко отмечается боль или чувство дискомфорта в области пупка при подъеме тяжести, ходьбе, занятиях спортом. В ряде случаев боль может быть очень сильной, если грыжа ущемляется. Но это уже относится к осложнениям болезни.

 Хирурги клиники Рассвет имеют большой опыт выполнения всех видов операций.
Хирурги клиники Рассвет имеют большой опыт выполнения всех видов операций.
 Однако чаще всего диагноз ставят рожавшим женщинам.
Однако чаще всего диагноз ставят рожавшим женщинам.


 Не предусмотрено и категорически запрещено «вправлять» образование, так как это может спровоцировать значительные осложнения.
Не предусмотрено и категорически запрещено «вправлять» образование, так как это может спровоцировать значительные осложнения.

 Это может быть ношение бандажа, использование пластыря, проведение упражнений для укрепления мышц, физиопроцедуры. Однако, такие действия должны проводиться строго под наблюдением врача, также пациент должен систематически проводить профилактичские мероприятия.
Это может быть ношение бандажа, использование пластыря, проведение упражнений для укрепления мышц, физиопроцедуры. Однако, такие действия должны проводиться строго под наблюдением врача, также пациент должен систематически проводить профилактичские мероприятия.
 Постоянное давление на стенки брюшного отдела в период развития плода способствуют развитию аномалии. Пупочная грыжа может проявляться выпяченным пупком.
Постоянное давление на стенки брюшного отдела в период развития плода способствуют развитию аномалии. Пупочная грыжа может проявляться выпяченным пупком.  Если не лечить образование своевременно, затяжная болезнь проявляется следующими осложнениями:
Если не лечить образование своевременно, затяжная болезнь проявляется следующими осложнениями:
 Первые связаны с наличием определенного анатомического строения пупочной области, а вторые связаны с повышением внутрибрюшного давления, что заставляет органы брюшной полости выпячиваться.
Первые связаны с наличием определенного анатомического строения пупочной области, а вторые связаны с повышением внутрибрюшного давления, что заставляет органы брюшной полости выпячиваться.
 После ее проведения в течение полугода необходимо ограничить подъем тяжестей. Далее возможна полноценная нормальная жизнь.
После ее проведения в течение полугода необходимо ограничить подъем тяжестей. Далее возможна полноценная нормальная жизнь.
 При проведении общеукрепляющей терапии, массажа и лечебной физкультуры у ребенка есть все шансы избежать хирургического вмешательства.
При проведении общеукрепляющей терапии, массажа и лечебной физкультуры у ребенка есть все шансы избежать хирургического вмешательства.
 После обтурационной герниопластики пациент выписывается домой уже на следующий день.
После обтурационной герниопластики пациент выписывается домой уже на следующий день.

 Лучше не увлекаться самоустранением проблемы и сразу приступить к более радикальному лечению с участием хирурга. При переходе заболевания в запущенную стадию пупочное кольцо разрастается, что приводит к увеличению размеров самой грыжи. Она расширяется, выпячивается и доставляет дискомфорт.
Лучше не увлекаться самоустранением проблемы и сразу приступить к более радикальному лечению с участием хирурга. При переходе заболевания в запущенную стадию пупочное кольцо разрастается, что приводит к увеличению размеров самой грыжи. Она расширяется, выпячивается и доставляет дискомфорт. При большой грыже, осложненной спайками, дефект всегда заметен. Нередки случаи, когда пупочная грыжа разрастается до гигантских размеров.
При большой грыже, осложненной спайками, дефект всегда заметен. Нередки случаи, когда пупочная грыжа разрастается до гигантских размеров.
 Оно резко ухудшается: учащается пульс, давление понижается, температура сначала растет, а со временем падает. Это связано с тем, что в организме начинается необратимый процесс отравления кишечными токсинами. При отсутствии лечения ущемленной пупочной грыжи возможен летальный исход.
Оно резко ухудшается: учащается пульс, давление понижается, температура сначала растет, а со временем падает. Это связано с тем, что в организме начинается необратимый процесс отравления кишечными токсинами. При отсутствии лечения ущемленной пупочной грыжи возможен летальный исход. Это норма, но бывают и отклонения. Если полноценного рубцевания не произошло, остается маленькое отверстие. Со временем это может привести к расширению кольца и последующему развитию пупочной грыжи.
Это норма, но бывают и отклонения. Если полноценного рубцевания не произошло, остается маленькое отверстие. Со временем это может привести к расширению кольца и последующему развитию пупочной грыжи. В результате связки удлиняются, ткани истончаются, а некоторые органы становятся подвижными. Они сдавливаются, опускаются, могут перекручиваться и менять место локализации. Некоторые из них попадают в грыжевой мешок и становятся содержимым пупочной грыжи.
В результате связки удлиняются, ткани истончаются, а некоторые органы становятся подвижными. Они сдавливаются, опускаются, могут перекручиваться и менять место локализации. Некоторые из них попадают в грыжевой мешок и становятся содержимым пупочной грыжи. Это идеальные условия для образования пупочных грыж (Читайте также: ожирение — степени ожирения и его причины).
Это идеальные условия для образования пупочных грыж (Читайте также: ожирение — степени ожирения и его причины). Грыжи часто локализуются на месте швов от операций и полученных травм в области пупка грыжи.
Грыжи часто локализуются на месте швов от операций и полученных травм в области пупка грыжи.

 Не спасет даже длительное ношение бандажа. Подобные патологии не лечат таблетками, компрессами и диетами. Восстановить нормальные формы живота и устранить пупочное грыжевое образование у взрослых возможно только хирургическим путем. Лучшее время для оперативного вмешательства — стадии, когда грыжевое выпячивание еще вправляется.
Не спасет даже длительное ношение бандажа. Подобные патологии не лечат таблетками, компрессами и диетами. Восстановить нормальные формы живота и устранить пупочное грыжевое образование у взрослых возможно только хирургическим путем. Лучшее время для оперативного вмешательства — стадии, когда грыжевое выпячивание еще вправляется.
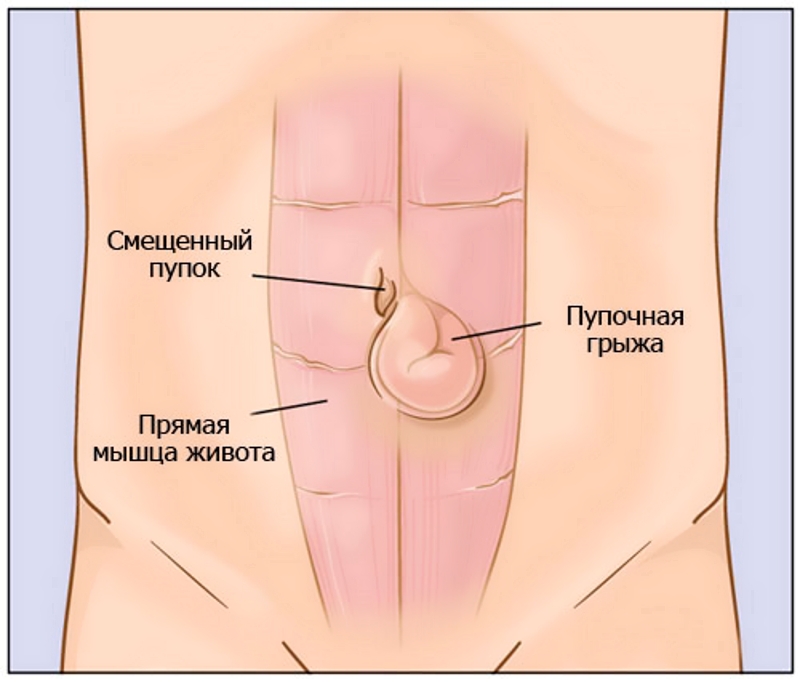 Реабилитационный период длится не более месяца, рецидивы редки.
Реабилитационный период длится не более месяца, рецидивы редки. Если изменения не обнаружены, его погружают в брюшную полость. Когда выявлено омертвение части органа, ее просто отсекают. Операция ущемленной грыжи достаточно сложная, выполняется только в условиях стационара и при наличии отделения интенсивной терапии. В Клинике на Комарова проводят только плановые операции.
Если изменения не обнаружены, его погружают в брюшную полость. Когда выявлено омертвение части органа, ее просто отсекают. Операция ущемленной грыжи достаточно сложная, выполняется только в условиях стационара и при наличии отделения интенсивной терапии. В Клинике на Комарова проводят только плановые операции.


 При открытой пластике грыжи разрез делается около места грыжи. Затем ваш хирург восстановит грыжу с помощью сетки или зашивания мышечного слоя, чтобы предотвратить попадание кишечника в мышечную ткань.
При открытой пластике грыжи разрез делается около места грыжи. Затем ваш хирург восстановит грыжу с помощью сетки или зашивания мышечного слоя, чтобы предотвратить попадание кишечника в мышечную ткань. Если вы подумываете о безоперационном лечении, проконсультируйтесь с врачом.
Если вы подумываете о безоперационном лечении, проконсультируйтесь с врачом.
 Это происходит, когда часть кишечника или кусок жировой ткани попадает в грыжу и оказывается отрезанным от ее кровоснабжения.
Это происходит, когда часть кишечника или кусок жировой ткани попадает в грыжу и оказывается отрезанным от ее кровоснабжения. Это может произойти, когда кишечник попадает в грыжевой мешок и теряет кровоснабжение.
Это может произойти, когда кишечник попадает в грыжевой мешок и теряет кровоснабжение.
 (Если ее нельзя отодвинуть, операцию нужно сделать раньше.)
(Если ее нельзя отодвинуть, операцию нужно сделать раньше.) Или врач может не дать вам заснуть и просто обезболить область вокруг пупка.
Или врач может не дать вам заснуть и просто обезболить область вокруг пупка.
 Но теперь грыжа действительно начинает меня беспокоить, она стала больше и выглядит странно. Итак, у меня назначена встреча, чтобы поговорить с врачом об операции.
Но теперь грыжа действительно начинает меня беспокоить, она стала больше и выглядит странно. Итак, у меня назначена встреча, чтобы поговорить с врачом об операции.
 Покажите, в какую сторону вы сейчас наклоняетесь.
Покажите, в какую сторону вы сейчас наклоняетесь.
 Грегори Томпсон, врач-терапевт,
Грегори Томпсон, врач-терапевт, Узнайте факты
Узнайте факты
 Это может произойти, когда кишечник попадает в грыжевой мешок и теряет кровоснабжение.
Это может произойти, когда кишечник попадает в грыжевой мешок и теряет кровоснабжение. Грыжа восстанавливается через разрез (разрез) на животе. Открытая хирургия безопасна и эффективна и проводится уже много лет.
Грыжа восстанавливается через разрез (разрез) на животе. Открытая хирургия безопасна и эффективна и проводится уже много лет.
 Или врач может не дать вам заснуть и просто обезболить область вокруг пупка.
Или врач может не дать вам заснуть и просто обезболить область вокруг пупка.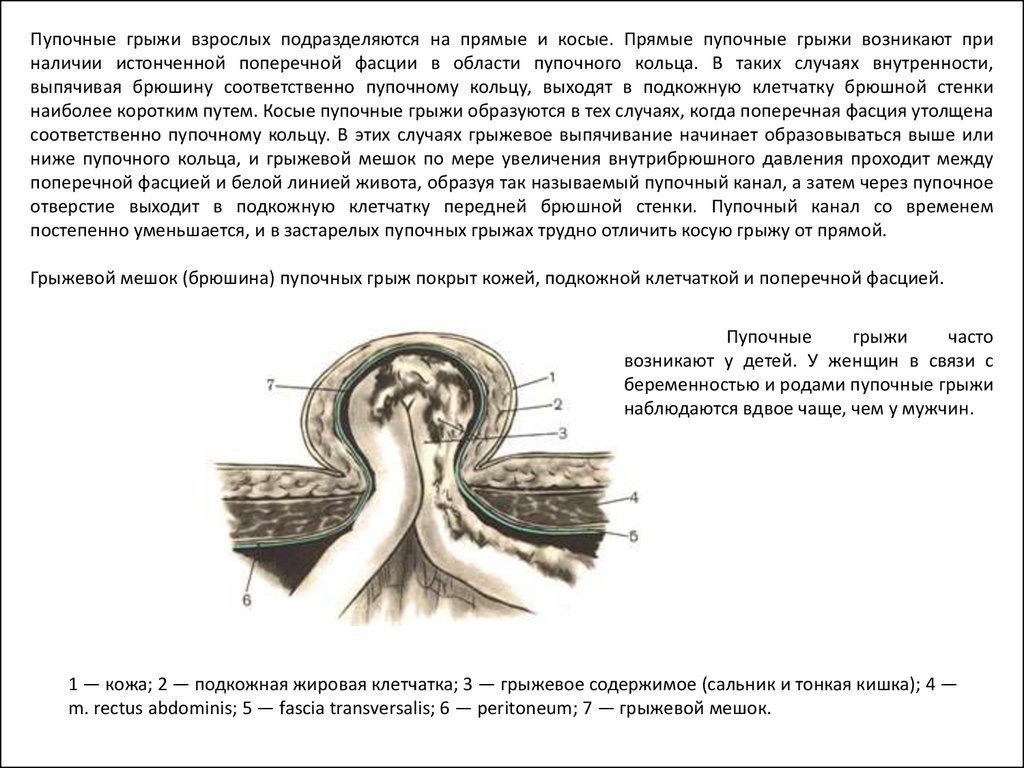
 Я начал тренироваться, чтобы стать сильнее, и чувствую себя прекрасно. Меня грыжа никогда особо не беспокоила, за исключением того, как она выглядит. Так что я не думаю, что сейчас стоит делать операцию.«
Я начал тренироваться, чтобы стать сильнее, и чувствую себя прекрасно. Меня грыжа никогда особо не беспокоила, за исключением того, как она выглядит. Так что я не думаю, что сейчас стоит делать операцию.«


 Эпигастральные грыжи обычно небольшие.Они возникают в середине живота, в области между пупком и грудиной.
Эпигастральные грыжи обычно небольшие.Они возникают в середине живота, в области между пупком и грудиной. Обычно они возникают рядом с вертикальными разрезами.Послеоперационные грыжи бывают большими и довольно болезненными.
Обычно они возникают рядом с вертикальными разрезами.Послеоперационные грыжи бывают большими и довольно болезненными.


 Часто выпуклость подвижна, и ее можно аккуратно вдавить обратно в брюшную стенку без дискомфорта.
Часто выпуклость подвижна, и ее можно аккуратно вдавить обратно в брюшную стенку без дискомфорта. Для определения риска осложнений могут быть назначены визуализирующие обследования, такие как КТ или УЗИ.
Для определения риска осложнений могут быть назначены визуализирующие обследования, такие как КТ или УЗИ.
 Однако они, как правило, чаще встречаются у пожилых мужчин и более вероятны у людей с избыточным весом. Другие факторы, способствующие развитию околопупочной грыжи, включают все, что увеличивает давление в брюшной полости, например, хронический кашель, запор, физические нагрузки и поднятие тяжестей.
Однако они, как правило, чаще встречаются у пожилых мужчин и более вероятны у людей с избыточным весом. Другие факторы, способствующие развитию околопупочной грыжи, включают все, что увеличивает давление в брюшной полости, например, хронический кашель, запор, физические нагрузки и поднятие тяжестей.


 Если инфекция не проходит, сетку, возможно, необходимо удалить с помощью операции.Инфекция сетки при лапароскопической пластике встречается реже, чем при открытой пластике.
Если инфекция не проходит, сетку, возможно, необходимо удалить с помощью операции.Инфекция сетки при лапароскопической пластике встречается реже, чем при открытой пластике. Если это не распознается, может потребоваться дальнейшая операция.
Если это не распознается, может потребоваться дальнейшая операция. Очень редко пациенты могут страдать от сердечного приступа или инсульта в результате анестезии или хирургического вмешательства.
Очень редко пациенты могут страдать от сердечного приступа или инсульта в результате анестезии или хирургического вмешательства.

 Однако риск рецидива увеличивается у пациентов с раневыми инфекциями после операции.
Однако риск рецидива увеличивается у пациентов с раневыми инфекциями после операции.
 Это может вызвать необратимое повреждение тканей.
Это может вызвать необратимое повреждение тканей.
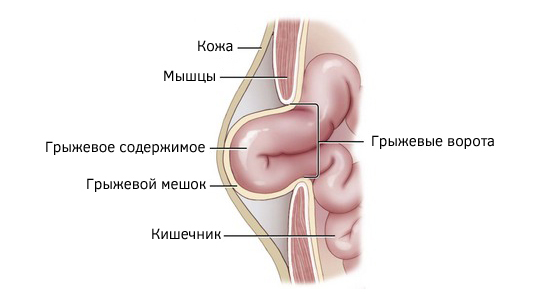
 Этот инструмент известен как лапароскоп. Это помогает хирургу увидеть вашу брюшную полость на видео или проекционном экране.
Этот инструмент известен как лапароскоп. Это помогает хирургу увидеть вашу брюшную полость на видео или проекционном экране.
 southlakegeneralsurgery.com/make-an-appointment/
southlakegeneralsurgery.com/make-an-appointment/































 Имеется и седьмая разновидность, так называемый нетонущий кораблик. Его секрет в том, что площадь, которая соприкасается с водой у этого кораблика крайне мала, значит, намокать там почти нечему.
Имеется и седьмая разновидность, так называемый нетонущий кораблик. Его секрет в том, что площадь, которая соприкасается с водой у этого кораблика крайне мала, значит, намокать там почти нечему.


























































































































































 Полезные советы
Полезные советы 













































































































 Источник: depositphotos.com
Источник: depositphotos.com Источник: depositphotos.com
Источник: depositphotos.com Источник: depositphotos.com
Источник: depositphotos.com Источник: depositphotos.com
Источник: depositphotos.com Источник: depositphotos.com
Источник: depositphotos.com




















 Например, низкий уровень гемоглобина характерен для беременных женщин.
Например, низкий уровень гемоглобина характерен для беременных женщин. Изменение показателей гемоглобина может быть следствием какого-либо заболевания.
Изменение показателей гемоглобина может быть следствием какого-либо заболевания. Распространенными признаками такой анемии бывает головная боль, головокружение, сухость и шершавость кожи, нарушения в работе системы пищеварения.
Распространенными признаками такой анемии бывает головная боль, головокружение, сухость и шершавость кожи, нарушения в работе системы пищеварения.
 Сесть на 3-й трамвай, доехать до остановки «1-й Нагатинский проезд».
Сесть на 3-й трамвай, доехать до остановки «1-й Нагатинский проезд». Доехать до остановки 1-й Нагатинский проезд.
Доехать до остановки 1-й Нагатинский проезд.
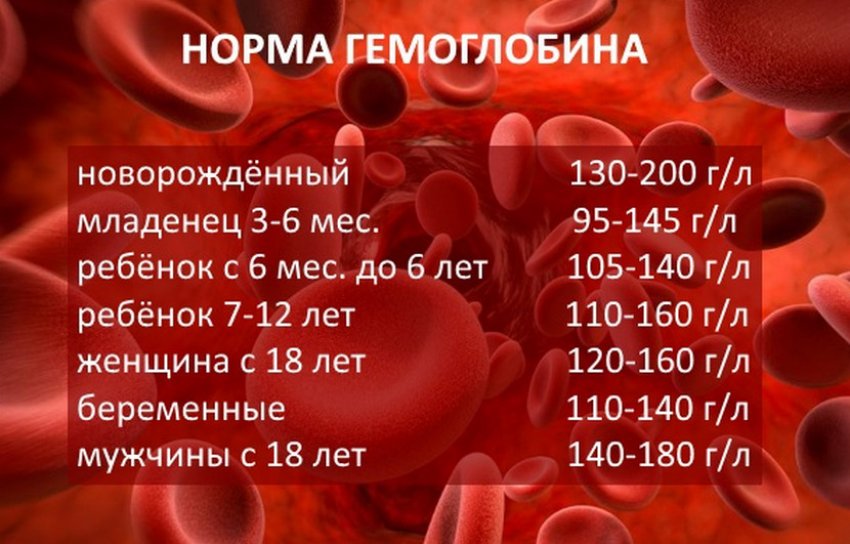 Сесть на 47, 49 трамвай, доехать до остановки «Ювелирный завод». Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».
Сесть на 47, 49 трамвай, доехать до остановки «Ювелирный завод». Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».
 Уровень гемоглобина колеблется от 70 г/л до 90 г/л. Больной наблюдает признаки легкой анемии, а также головокружение. К тому же появляются проблемы с кожей (она становится шершавой и сухой), могут появляться трещины на губах, проблемы с пищеварением — запор, диарея, метеоризм.
Уровень гемоглобина колеблется от 70 г/л до 90 г/л. Больной наблюдает признаки легкой анемии, а также головокружение. К тому же появляются проблемы с кожей (она становится шершавой и сухой), могут появляться трещины на губах, проблемы с пищеварением — запор, диарея, метеоризм.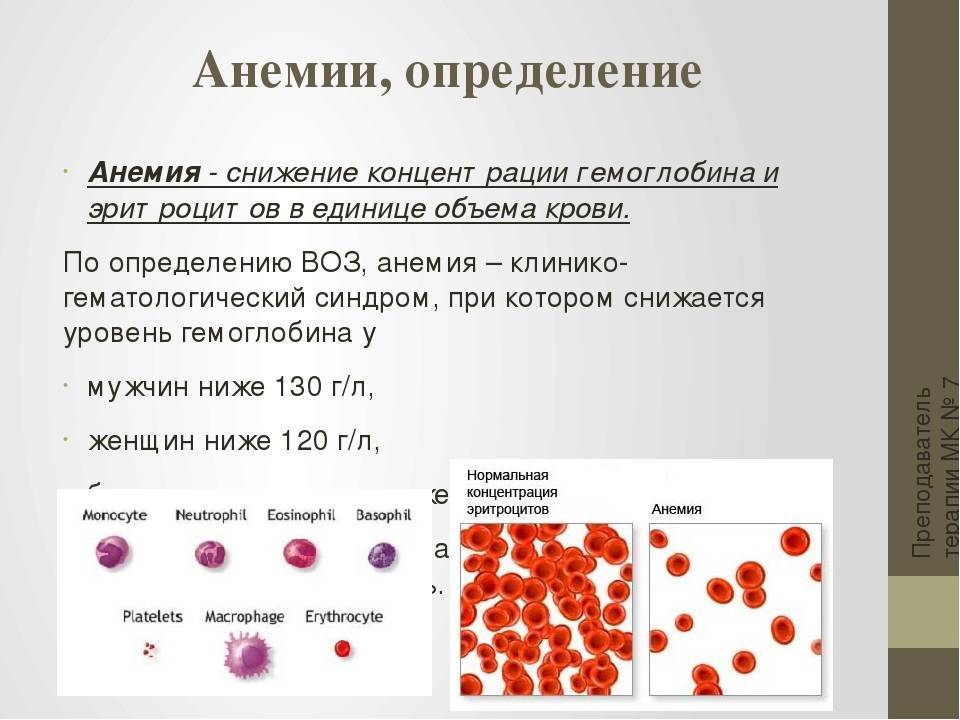

 Так, алиментарная недостаточность железа нередко наблюдается среди вегетарианцев. Это обстоятельство дополнительно отягощается недостаточностью витамина В12, содержащегося в животных продуктах.
Так, алиментарная недостаточность железа нередко наблюдается среди вегетарианцев. Это обстоятельство дополнительно отягощается недостаточностью витамина В12, содержащегося в животных продуктах. Организм теряет больше железа, чем получает из пищи. Если при кровотечениях из носа, маточных кровотечениях к врачу обращаются до развития тяжелых анемий, то желудочно-кишечные кровотечения могут оставаться долго незамеченными и анемия более тяжелая. Причинами таких кровопотерь могут быть эрозии и язвы желудка, эрозии пищевода, варикозное расширение вен пищевода и кардиального отдела желудка, опухоли желудка и кишечника, а так же опухоли других локализаций.
Организм теряет больше железа, чем получает из пищи. Если при кровотечениях из носа, маточных кровотечениях к врачу обращаются до развития тяжелых анемий, то желудочно-кишечные кровотечения могут оставаться долго незамеченными и анемия более тяжелая. Причинами таких кровопотерь могут быть эрозии и язвы желудка, эрозии пищевода, варикозное расширение вен пищевода и кардиального отдела желудка, опухоли желудка и кишечника, а так же опухоли других локализаций.

 Полезно также есть морепродукты, орехи (особенно грецкие), сухофрукты, шоколад (черный).
Полезно также есть морепродукты, орехи (особенно грецкие), сухофрукты, шоколад (черный).
 Так что, если у вас понижен гемоглобин, обратите внимание на свое питание и быстрее к врачу для проведения полного обследования.
Так что, если у вас понижен гемоглобин, обратите внимание на свое питание и быстрее к врачу для проведения полного обследования. И если его уровень понижен, происходят очень неприятные вещи: органы и ткани испытывают кислородное голодание, а значит, неспособны работать в полную силу.
И если его уровень понижен, происходят очень неприятные вещи: органы и ткани испытывают кислородное голодание, а значит, неспособны работать в полную силу. Вызывать их могут самые разные заболевания: от кровоточащих язв и геморроидальных узлов до рака желудка. У женщин основная причина нехватки железа – маточные кровотечения (вызванные эндометриозом или другими гинекологическими заболеваниями) и обильные менструации, у мужчин – кровотечения из желудочно-кишечного тракта.
Вызывать их могут самые разные заболевания: от кровоточащих язв и геморроидальных узлов до рака желудка. У женщин основная причина нехватки железа – маточные кровотечения (вызванные эндометриозом или другими гинекологическими заболеваниями) и обильные менструации, у мужчин – кровотечения из желудочно-кишечного тракта. Но всегда важны подробности, нужно докопаться до причин, вызывающих такое состояние. Особенно у пожилых людей – у них нередко «совмещаются» разные виды анемий.
Но всегда важны подробности, нужно докопаться до причин, вызывающих такое состояние. Особенно у пожилых людей – у них нередко «совмещаются» разные виды анемий. Старые народные рецепты советуют: готовьте блюда из печени, ешьте морковь, свеклу, грецкие орехи, яблоки, пейте гранатовый сок, и вы быстро поднимите гемоглобин.
Старые народные рецепты советуют: готовьте блюда из печени, ешьте морковь, свеклу, грецкие орехи, яблоки, пейте гранатовый сок, и вы быстро поднимите гемоглобин. А вот сливочное масло и любое растительное – подсолнечное, оливковое, кукурузное, тыквенное и т. д. – обязательно должно быть на вашем столе. Не пейте чай сразу после еды – танин связывает железо, не давая ему поглощаться. И не слишком увлекайтесь кофе – этот напиток «вымывает» железо из организма.
А вот сливочное масло и любое растительное – подсолнечное, оливковое, кукурузное, тыквенное и т. д. – обязательно должно быть на вашем столе. Не пейте чай сразу после еды – танин связывает железо, не давая ему поглощаться. И не слишком увлекайтесь кофе – этот напиток «вымывает» железо из организма.
 Но иногда возникают запоры или разжиженный стул, появляется тошнота. Если такие симптомы сохраняются долго, необходимо заменить препарат или снизить дозу. Если при анемии вы подхватили ОРВИ или грипп, то препараты железа во время болезни принимать не стоит.
Но иногда возникают запоры или разжиженный стул, появляется тошнота. Если такие симптомы сохраняются долго, необходимо заменить препарат или снизить дозу. Если при анемии вы подхватили ОРВИ или грипп, то препараты железа во время болезни принимать не стоит. Поэтому за рубежом, например, уровень гемоглобина у курильщиков рассчитывают в зависимости от числа выкуриваемых за день сигарет.
Поэтому за рубежом, например, уровень гемоглобина у курильщиков рассчитывают в зависимости от числа выкуриваемых за день сигарет.
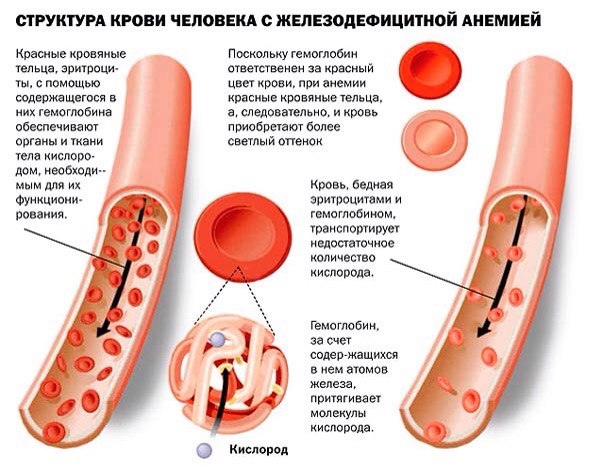 02.2018.
02.2018.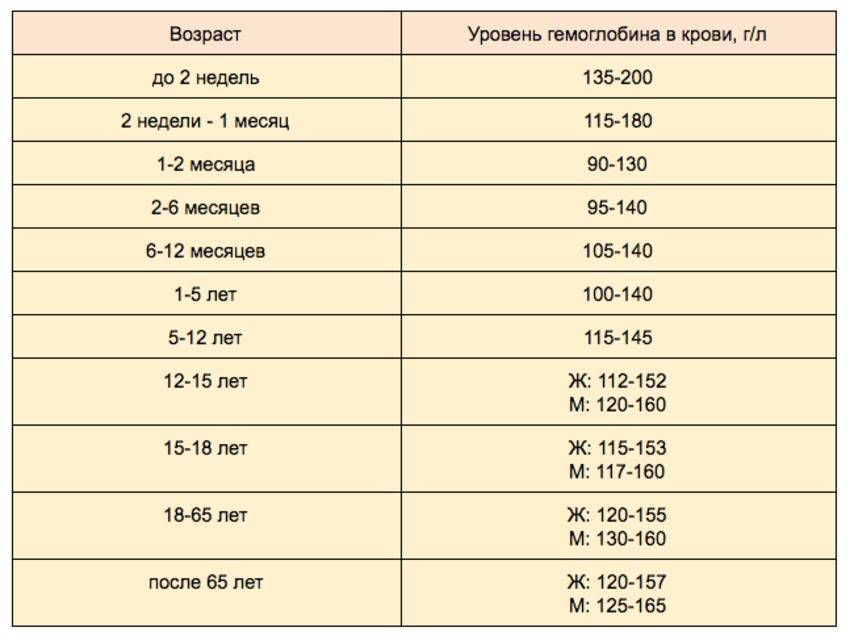 Реклама на нашем сайте помогает поддерживать нашу миссию.Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Реклама на нашем сайте помогает поддерживать нашу миссию.Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика От нее страдают почти 6% населения. Женщины, маленькие дети и люди с хроническими заболеваниями чаще страдают анемией.Важно помнить следующее:
От нее страдают почти 6% населения. Женщины, маленькие дети и люди с хроническими заболеваниями чаще страдают анемией.Важно помнить следующее: В зависимости от причины анемии симптомы могут включать:
В зависимости от причины анемии симптомы могут включать: Это может быть связано с миомой.
Это может быть связано с миомой. Вы производите очень маленькие красные кровяные тельца — хотя вы можете вырабатывать их достаточно, чтобы протекать бессимптомно или они могут быть тяжелыми. Они передаются в ваших генах и обычно поражают людей средиземноморского, африканского, ближневосточного и юго-азиатского происхождения. Это состояние может варьироваться от легкого до опасного для жизни; самая тяжелая форма называется анемией Кули.
Вы производите очень маленькие красные кровяные тельца — хотя вы можете вырабатывать их достаточно, чтобы протекать бессимптомно или они могут быть тяжелыми. Они передаются в ваших генах и обычно поражают людей средиземноморского, африканского, ближневосточного и юго-азиатского происхождения. Это состояние может варьироваться от легкого до опасного для жизни; самая тяжелая форма называется анемией Кули.

 Они, вероятно, проведут несколько тестов, в том числе:
Они, вероятно, проведут несколько тестов, в том числе:
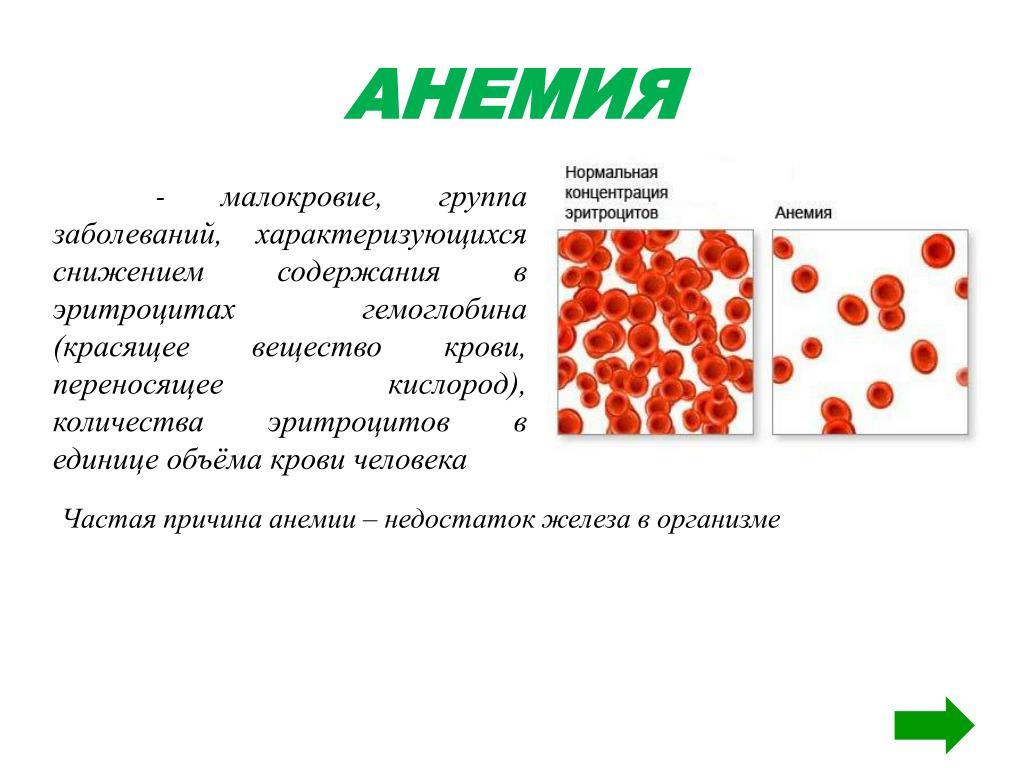
 Некоторые из этих симптомов более серьезны, чем другие. Врач объяснит вам уровень гемоглобина и степень тяжести анемии.
Некоторые из этих симптомов более серьезны, чем другие. Врач объяснит вам уровень гемоглобина и степень тяжести анемии.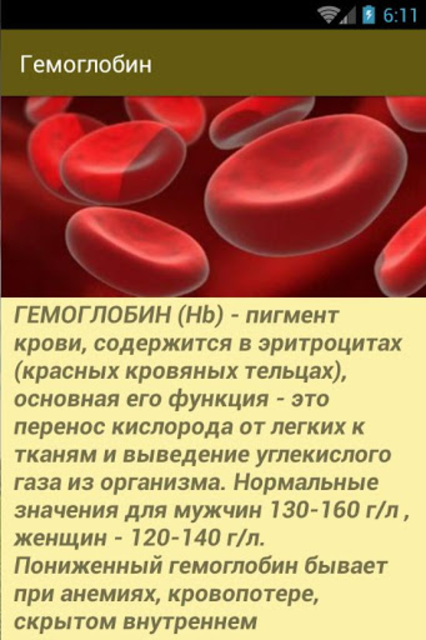 Этот тест не только показывает, есть ли у вас анемия, но также может помочь вашему врачу выяснить, что может быть ее причиной.
Этот тест не только показывает, есть ли у вас анемия, но также может помочь вашему врачу выяснить, что может быть ее причиной. Это также может привести к тому, что некоторые методы лечения рака не будут работать должным образом.
Это также может привести к тому, что некоторые методы лечения рака не будут работать должным образом.

 Продукты крови проверяются, чтобы убедиться, что они безопасны и принадлежат к той же группе крови, что и получатель.Но переливание крови также сопряжено с некоторыми рисками
Продукты крови проверяются, чтобы убедиться, что они безопасны и принадлежат к той же группе крови, что и получатель.Но переливание крови также сопряжено с некоторыми рисками
 Поговорите со своим врачом о рисках и преимуществах ESA, которые вы будете получать.
Поговорите со своим врачом о рисках и преимуществах ESA, которые вы будете получать. Выполняйте только те действия, которые вы можете терпеть
Выполняйте только те действия, которые вы можете терпеть Вы можете использовать веб-сайты, которые помогают организовать эти вещи, или попросить кого-нибудь изучить это за вас.
Вы можете использовать веб-сайты, которые помогают организовать эти вещи, или попросить кого-нибудь изучить это за вас.
 Обычно это происходит из-за кровотечения, которое может произойти из-за:
Обычно это происходит из-за кровотечения, которое может произойти из-за:
 Этот анализ крови показывает, низкий ли уровень фолиевой кислоты в сыворотке крови.
Этот анализ крови показывает, низкий ли уровень фолиевой кислоты в сыворотке крови. Правильная диета может помочь предотвратить повторение этого вида анемии.
Правильная диета может помочь предотвратить повторение этого вида анемии. фото генитальный герпес у женщин
фото генитальный герпес у женщин Первые признаки заболевания проявляют себя в тех местах, где впервые внедрился вирус. Область первичного проявления генитального герпеса совпадает с местами рецидива высыпаний чаще всего.
Первые признаки заболевания проявляют себя в тех местах, где впервые внедрился вирус. Область первичного проявления генитального герпеса совпадает с местами рецидива высыпаний чаще всего. Специалисты делят симптомы полового герпеса у женщин на субъективные и объективные. Во многом, набор признаков зависит от того, где бывает герпес у женщин – на коже или слизистых половых органов, или заднего прохода и прямой кишки.
Специалисты делят симптомы полового герпеса у женщин на субъективные и объективные. Во многом, набор признаков зависит от того, где бывает герпес у женщин – на коже или слизистых половых органов, или заднего прохода и прямой кишки. фото генитальный герпес у женщин
фото генитальный герпес у женщин Пациенток волнует, как избавиться от полового герпеса и возможно ли это?
Пациенток волнует, как избавиться от полового герпеса и возможно ли это? Первичная профилактика генитального герпеса заключается в формировании правильного сексуального поведения у мальчиков и девочек. Ранний половой дебют, хаотичная сексуальная жизнь неизбежно приведут к заражению вирусом, что чревато формированием более серьезных последствий, чем у зрелых женщин.
Первичная профилактика генитального герпеса заключается в формировании правильного сексуального поведения у мальчиков и девочек. Ранний половой дебют, хаотичная сексуальная жизнь неизбежно приведут к заражению вирусом, что чревато формированием более серьезных последствий, чем у зрелых женщин.

 генитально — анальным;
генитально — анальным;
 Народная медицина предлагает много средств для лечения заболевания. Но ни одно из них не способно полностью уничтожить вирус. Можно лишь сгладить симптомы и принести больному облегчение, предоставляя возможность жить нормальной жизнью. В основном рекомендуется смазывать возникшие язвочки различными средствами, например: валокордином, ушной серой, соком каланхоэ, чесноком и другими противовирусными средствами.
Народная медицина предлагает много средств для лечения заболевания. Но ни одно из них не способно полностью уничтожить вирус. Можно лишь сгладить симптомы и принести больному облегчение, предоставляя возможность жить нормальной жизнью. В основном рекомендуется смазывать возникшие язвочки различными средствами, например: валокордином, ушной серой, соком каланхоэ, чесноком и другими противовирусными средствами. полимеразная цепная реакция;
полимеразная цепная реакция; У мужского пола, герпес может поражать крайнюю плоть, головку полового члена. В этих местах появляются группы маленьких пузырьков с жидким содержимым.
У мужского пола, герпес может поражать крайнюю плоть, головку полового члена. В этих местах появляются группы маленьких пузырьков с жидким содержимым. Лечение герпеса включает в себя ряд мероприятий. Они состоят из:
Лечение герпеса включает в себя ряд мероприятий. Они состоят из:
 Если незащищенный секс произошел с носителем или больным половым герпесом, можно использовать следующий метод профилактики.
Если незащищенный секс произошел с носителем или больным половым герпесом, можно использовать следующий метод профилактики.



 1
1  2
2 1
1  2
2 1
1  2
2 1
1  2
2

 Нередко причина появления угрей и прыщиков бывает связана с гормональным сбоем либо нарушениями в деятельности внутренних органов.
Нередко причина появления угрей и прыщиков бывает связана с гормональным сбоем либо нарушениями в деятельности внутренних органов. В большинстве случаев правильно подобранная косметика по уходу за лицом способна решить эту проблему.
В большинстве случаев правильно подобранная косметика по уходу за лицом способна решить эту проблему.
 На эпидермисе здорового человека такие бактерии присутствуют постоянно, однако их размножение предупреждается иммунной системой. Патологическое размножение болезнетворных микроорганизмов вызывается при создании обильной питательной среды и снижении иммунитета.
На эпидермисе здорового человека такие бактерии присутствуют постоянно, однако их размножение предупреждается иммунной системой. Патологическое размножение болезнетворных микроорганизмов вызывается при создании обильной питательной среды и снижении иммунитета.
 Когда выход из поры сужен или перекрыт частицами кожи, жир скапливается внутри, образуя белые шарики, или так называемые белые прыщи на лице. Белые мелкие прыщи на лице (милиумы) возникают в основном в зоне глаз, подбородка или на щеках. Расширенные поры указывают на начальную стадию патологического процесса.
Когда выход из поры сужен или перекрыт частицами кожи, жир скапливается внутри, образуя белые шарики, или так называемые белые прыщи на лице. Белые мелкие прыщи на лице (милиумы) возникают в основном в зоне глаз, подбородка или на щеках. Расширенные поры указывают на начальную стадию патологического процесса.  Такая форма акне требует длительной терапии, в отдельных случаях даже хирургического вмешательства.
Такая форма акне требует длительной терапии, в отдельных случаях даже хирургического вмешательства. 




 Его можно добавлять в маски для сухой, шелушащейся, проблемной кожи лица вместо обычной воды.
Его можно добавлять в маски для сухой, шелушащейся, проблемной кожи лица вместо обычной воды.  Облегчение симптомов болезни улучшает настроение, самоощущение и социальную активность.
Облегчение симптомов болезни улучшает настроение, самоощущение и социальную активность. Очень горячая или холодная вода также могут усугубить наличие угрей;
Очень горячая или холодная вода также могут усугубить наличие угрей;
 Прыщи на лице, шее, плечах, спине, в области декольте появляются в результате чрезмерного продуцирования особого секрета сальными железами. Вместе с ороговевшими клеточками дермы кожное сало блокирует поры, формируя оптимальную для усиленного размножения бактерий среду, что приводит к воспалениям. Неэстетичные отечные бугорки доставляют немало страданий. Понимание механизмов их появления, а также профессиональные советы дерматолога от прыщей позволят вам своевременно приступить к лечению, не допустить образования гнойничков или рубцовых образований.
Прыщи на лице, шее, плечах, спине, в области декольте появляются в результате чрезмерного продуцирования особого секрета сальными железами. Вместе с ороговевшими клеточками дермы кожное сало блокирует поры, формируя оптимальную для усиленного размножения бактерий среду, что приводит к воспалениям. Неэстетичные отечные бугорки доставляют немало страданий. Понимание механизмов их появления, а также профессиональные советы дерматолога от прыщей позволят вам своевременно приступить к лечению, не допустить образования гнойничков или рубцовых образований.
 Если верить косметологам, то из-за такого микса на коже часто появляются прыщи именно летом. При этом воспаления в зоне декольте и на спине, как правило, немного отличаются от прыщей на лице. Технически их называют фолликулитом – когда волосяной фолликул становится воспаленным. Однако такие воспаления выглядят так же, как прыщи на лице и их можно лечить теми же продуктами и ингредиентами, которыми вы пользуетесь для лица.
Если верить косметологам, то из-за такого микса на коже часто появляются прыщи именно летом. При этом воспаления в зоне декольте и на спине, как правило, немного отличаются от прыщей на лице. Технически их называют фолликулитом – когда волосяной фолликул становится воспаленным. Однако такие воспаления выглядят так же, как прыщи на лице и их можно лечить теми же продуктами и ингредиентами, которыми вы пользуетесь для лица. Дело в том, что бензоилпероксид отлично подходит для лечения прыщей на лице, но его не стоит использовать для тела, потому что он имеет тенденцию отбеливать кожу и окисляться. Те, кто все же использовал этот ингредиент, замечают, что он окисляет ткани и портит рубашки и простыни. Также хорошо с воспалениями на коже работают точечные средства — гели, ролики или пластыри. К тому же они прекрасно маскируют прыщи.
Дело в том, что бензоилпероксид отлично подходит для лечения прыщей на лице, но его не стоит использовать для тела, потому что он имеет тенденцию отбеливать кожу и окисляться. Те, кто все же использовал этот ингредиент, замечают, что он окисляет ткани и портит рубашки и простыни. Также хорошо с воспалениями на коже работают точечные средства — гели, ролики или пластыри. К тому же они прекрасно маскируют прыщи. Что касается кожи в области декольте, то ее можно поцарапать и травмировать, тк она тонкая и деликатная.
Что касается кожи в области декольте, то ее можно поцарапать и травмировать, тк она тонкая и деликатная. 
 Но напрямую — при условии, что вы здоровы — еда не может провоцировать появление прыщей на лице.
Но напрямую — при условии, что вы здоровы — еда не может провоцировать появление прыщей на лице. Прежде всего, лечение необходимо начать с визита к дерматологу, который оценит степень тяжести проблемы и назначит подходящий курс лечения. Важно понимать, что в зрелом возрасте сыпь и угри на коже могут означать серьезные заболевания внутренних органов, так что обойтись одними косметическими процедурами будет сложно. Также следует отметить, что лечение акне — это целый комплекс процедур, включающий в себя различные методы чистки и лечения кожи.
Прежде всего, лечение необходимо начать с визита к дерматологу, который оценит степень тяжести проблемы и назначит подходящий курс лечения. Важно понимать, что в зрелом возрасте сыпь и угри на коже могут означать серьезные заболевания внутренних органов, так что обойтись одними косметическими процедурами будет сложно. Также следует отметить, что лечение акне — это целый комплекс процедур, включающий в себя различные методы чистки и лечения кожи.
 Не помешает также хорошая диета, основанная на принципах здорового питания. Чтобы предотвратить появление прыщей необходимо снизить количество потребляемых жиров, углеводов и острой пищи, в рацион необходимо включить больше овощей и фруктов, насыщенных витаминами. Можно дополнить грамотное питание приемом различных витаминных комплексов, особенно это важно в зимний период, когда коже недостает витаминов и питательных веществ. Помните, здоровая кожа напрямую зависит от общего состояния вашего организма.
Не помешает также хорошая диета, основанная на принципах здорового питания. Чтобы предотвратить появление прыщей необходимо снизить количество потребляемых жиров, углеводов и острой пищи, в рацион необходимо включить больше овощей и фруктов, насыщенных витаминами. Можно дополнить грамотное питание приемом различных витаминных комплексов, особенно это важно в зимний период, когда коже недостает витаминов и питательных веществ. Помните, здоровая кожа напрямую зависит от общего состояния вашего организма.
 acnes .
acnes . acnes (5).
acnes (5). Если вы решите попробовать, используйте его в небольших количествах и разбавьте водой.
Если вы решите попробовать, используйте его в небольших количествах и разбавьте водой.








 Через 2 недели у людей, соблюдающих диету с низким гликемическим индексом, наблюдался более низкий уровень инсулиноподобного фактора роста-1 (IGF-1), гормона, участвующего в развитии угрей (54).
Через 2 недели у людей, соблюдающих диету с низким гликемическим индексом, наблюдался более низкий уровень инсулиноподобного фактора роста-1 (IGF-1), гормона, участвующего в развитии угрей (54).

 Однако было отмечено, что тяжесть прыщей может быть связана со способностью людей справляться со стрессом (67).
Однако было отмечено, что тяжесть прыщей может быть связана со способностью людей справляться со стрессом (67).


 По этой причине его следует разбавить маслом-носителем.
По этой причине его следует разбавить маслом-носителем.








 Органические кислоты в яблочном уксусе могут помочь убить бактерии, вызывающие прыщи, и уменьшить появление шрамов (39, 40, 41, 42).
Органические кислоты в яблочном уксусе могут помочь убить бактерии, вызывающие прыщи, и уменьшить появление шрамов (39, 40, 41, 42). Однако за ними мало или совсем нет исследований, поэтому необходимы дополнительные исследования.
Однако за ними мало или совсем нет исследований, поэтому необходимы дополнительные исследования. Это заявление включает все средства правовой защиты, указанные в этой статье.
Это заявление включает все средства правовой защиты, указанные в этой статье.
 Это одно из домашних средств, которые рекомендуют дерматологи, и оно даже помогает уменьшить боль в месте нанесения. Чтобы приготовить пасту, раздавите ложкой аспирин и взбейте его несколькими каплями воды. Затем нанесите его прямо на прыщик.
Это одно из домашних средств, которые рекомендуют дерматологи, и оно даже помогает уменьшить боль в месте нанесения. Чтобы приготовить пасту, раздавите ложкой аспирин и взбейте его несколькими каплями воды. Затем нанесите его прямо на прыщик. )
):max_bytes(150000):strip_icc()/3JoseLuisPelaezInc-57226277-571cda305f9b58857dc747de.jpg) Используйте макияж с салициловой кислотой.
Используйте макияж с салициловой кислотой. Не наносите макияж с ингредиентами, закупоривающими поры.
Не наносите макияж с ингредиентами, закупоривающими поры. Ее фаворит — гель ProactivMD Adapalene Gel 0,1%, который, по ее словам, «очень хорошо наносится под макияж».
Ее фаворит — гель ProactivMD Adapalene Gel 0,1%, который, по ее словам, «очень хорошо наносится под макияж». Лучше всего придерживаться обычного режима ухода за кожей с помощью увлажняющего очищающего средства, такого как CeraVe Hydrating Face Cleanser, до тех пор, пока высыпание не исчезнет, а затем обратитесь к дерматологу, если вы считаете, что нуждаетесь в постоянном очищении от прыщей.
Лучше всего придерживаться обычного режима ухода за кожей с помощью увлажняющего очищающего средства, такого как CeraVe Hydrating Face Cleanser, до тех пор, пока высыпание не исчезнет, а затем обратитесь к дерматологу, если вы считаете, что нуждаетесь в постоянном очищении от прыщей.
 )
) Пропустите эти «самостоятельные исправления»:
Пропустите эти «самостоятельные исправления»:  Но он предостерегает от нанесения на кожу в неразбавленном виде, так как это может вызвать раздражение.
Но он предостерегает от нанесения на кожу в неразбавленном виде, так как это может вызвать раздражение.
 Регулярно умывайтесь.
Регулярно умывайтесь. «Тем, у кого кожа склонна к акне, может потребоваться вяжущее средство для обезжиривания кожи — мне нравится салициловая или гликолевая кислота, потому что они также могут помочь с рубцами, которые могут возникнуть». Попробуйте La Roche-Posay Effaclar Medicated Gel Cleanser для кожи, склонной к акне, состоящей из 2% салициловой кислоты и липоксикислоты, которая также отшелушивает и помогает уменьшить выработку жира.
«Тем, у кого кожа склонна к акне, может потребоваться вяжущее средство для обезжиривания кожи — мне нравится салициловая или гликолевая кислота, потому что они также могут помочь с рубцами, которые могут возникнуть». Попробуйте La Roche-Posay Effaclar Medicated Gel Cleanser для кожи, склонной к акне, состоящей из 2% салициловой кислоты и липоксикислоты, которая также отшелушивает и помогает уменьшить выработку жира. com
com D., дерматолог из Ньюпорт-Ньюса, Вирджиния. «Изотретиноин, производное витамина А, также очень эффективен».
D., дерматолог из Ньюпорт-Ньюса, Вирджиния. «Изотретиноин, производное витамина А, также очень эффективен». com
com Она была директором по красоте и моде в Family Circle в течение 13 лет, прежде чем она присоединилась к Good Housekeeping, Prevention и Woman’s Day в качестве эксперта. редактор красоты-фрилансер.
Она была директором по красоте и моде в Family Circle в течение 13 лет, прежде чем она присоединилась к Good Housekeeping, Prevention и Woman’s Day в качестве эксперта. редактор красоты-фрилансер. Поры могут закупориваться и привлекать размножающиеся бактерии. Это приводит к воспалительной реакции кожи, вызывающей образование пустул и шишек », — объясняет доктор Адвоа Дансо, врач общей практики NHS.
Поры могут закупориваться и привлекать размножающиеся бактерии. Это приводит к воспалительной реакции кожи, вызывающей образование пустул и шишек », — объясняет доктор Адвоа Дансо, врач общей практики NHS.

 Клюк. «Но всегда будьте осторожны и не трите кожу сырой, так как это может усилить воспаление». Не милый.
Клюк. «Но всегда будьте осторожны и не трите кожу сырой, так как это может усилить воспаление». Не милый. Он также удаляет вросшие волосы и волосяной кератоз, также известный как куриная кожа — наши руки никогда не были более гладкими.
Он также удаляет вросшие волосы и волосяной кератоз, также известный как куриная кожа — наши руки никогда не были более гладкими. Если это вас отталкивает …
Если это вас отталкивает …

 Некоторые из них вырастают, но не все; прыщи — наиболее распространенное заболевание кожи в США, которым ежегодно страдают до 50 миллионов американцев.
Некоторые из них вырастают, но не все; прыщи — наиболее распространенное заболевание кожи в США, которым ежегодно страдают до 50 миллионов американцев. Если вам нужны быстрые советы о том, как избавиться от прыщей, начните с следующих основных полезных советов.
Если вам нужны быстрые советы о том, как избавиться от прыщей, начните с следующих основных полезных советов. Отсутствие увлажнения кожи может привести к ее пересушиванию, что может вызвать избыточное производство масла. Увлажнение кожи с помощью не содержащего масла увлажняющего крема, предназначенного для кожи, склонной к акне, — важный шаг на пути к чистой коже.
Отсутствие увлажнения кожи может привести к ее пересушиванию, что может вызвать избыточное производство масла. Увлажнение кожи с помощью не содержащего масла увлажняющего крема, предназначенного для кожи, склонной к акне, — важный шаг на пути к чистой коже.
 Частота колебания стенок сосудов – важный показатель физиологических процессов, проходящих в организме. Пульс способен рассказать о проблемах сердечнососудистой системы и организма в целом.
Частота колебания стенок сосудов – важный показатель физиологических процессов, проходящих в организме. Пульс способен рассказать о проблемах сердечнососудистой системы и организма в целом. наличие беременности, начало менопаузы или менструации;
наличие беременности, начало менопаузы или менструации; Повышение пульса может обуславливаться критериями физической активности, стрессовой ситуацией и нахождением в плохо проветриваемом помещении.
Повышение пульса может обуславливаться критериями физической активности, стрессовой ситуацией и нахождением в плохо проветриваемом помещении.









 Высокий пульс может повлечь головокружение ,тошноту,потерю сознания.
Высокий пульс может повлечь головокружение ,тошноту,потерю сознания.