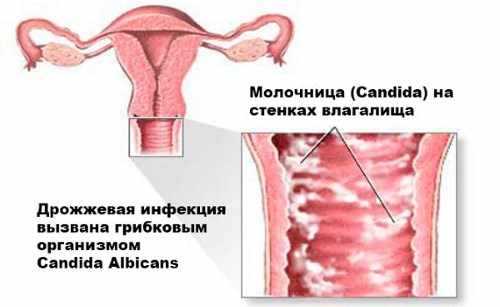
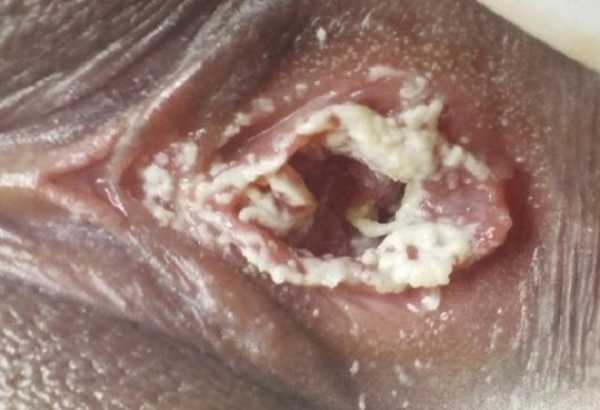
лечение, причины и симптомы на фото
Согласно данным медицинской статистики, каждая третья женщина в мире сталкивается с влагалищным кандидозом. Патология относится к инфекции, развитие которой вызвали дрожжевые грибки Candida. Заболевание, которое в народе именуется молочницей, приводит к поражению женских половых органов, развитию неприятных симптомов, обуславливающих появление дискомфорта, снижения качества жизни, стресса, нервного перенапряжения и расстройства. Своевременное лечение дрожжевого грибка исключает развитие осложнений и сокращает период устранения его признаков. На фото можно увидеть картину состояния слизистых оболочек половых органов у женщин, столкнувшихся с грибковой инфекцией.

Ряд веских факторов
Дрожжевой грибок у женщин появляется по ряду причин. Его развитие провоцируют:
- Антибиотики широкого спектра действия, которые убивают полезную микрофлору в кишечнике и предоставляют возможность усиленно развиваться грибку кандида у женщин.
- Лечение иммуносупрессантами (подавителями иммунитета).
- Противозачаточные средства, тампоны, используемые во время менструации, средства для интимной гигиены.
- Генетические дефекты иммунной системы женщин и богатое углеводами питание, создающее благотворные условия для роста, размножения дрожжей Candida, а также дефицит белковой пищи.
- Постоянный катетер и другие процедуры такого рода, вызывающие появление кандидоза и золотистого стафилококка.
- Несоблюдение элементарных правил гигиены и безопасного секса, а также воздействие вредных веществ, химикатов, обуславливающее изменения в иммунной системе.
К причинам дрожжевого грибка у женщин также относятся прием стероидных препаратов, болезни эндокринной, половой системы. Такие факторы появления молочницы приводят к диагностированию грибковой инфекции половых органов у девушек, женщин, независимо от их возраста и статуса в обществе.
Проявление болезни
Молочница у женщин проявляется в виде неприятных ощущений, которые доставляют дискомфорт и становятся преградой для выполнения домашних дел, производственных обязанностей.
В перечень признаков влагалищного кандидоза, развитие которого вызывают дрожжевые грибы Candida, внесены:
- Сильный зуд половых органов и появление болей при мочеиспускании.
- Наличие белых, сероватых выделений творожистой консистенции.
- Появление болезненных ощущений у женщин во время сексуального контакта.
- Жжение, покраснение, отечность интимных зон.
- Раздражение зоны промежности.
У женщин симптомы молочницы доставляют им массу неудобств, раздражение, нервные расстройства и приводят к снижению самооценки. Грибковая инфекция отличается ярко выраженными признаками, предоставляющими возможность своевременно определить болезнь в домашних условиях и незамедлительно приступить к ее лечению.
В случае подкрепления активности дрожжевого грибка у женщин бактериальным заражением появляются дополнительные симптомы болезни в виде головокружений, депрессии, усталости, тревожности, депрессии, зуда в области анального отверстия, гипергидроза, повышения чувствительности суставов, проявления агрессии. Лечить грибок надо сразу после появления первых его признаков. Халатное отношение к проблеме приводит к развитию хронической формы влагалищного кандидоза, смене периодов ремиссии рецидивами, а также распространению патогенной флоры на кожный покров, ногтевые пластины, включая ступни, зоны между пальцами верхних, нижних конечностей, под молочными железами.
Распознавание и методы терапии
Чтобы правильно лечить дрожжевой грибок, необходимо пройти обследование. Результаты исследований ложатся в основу подтверждения или опровержения вагинального кандидоза. Гинекологический осмотр позволяет определить причины возникновения болезни, зафиксировать творожистый налет на стенках половых органов, отечность женских гениталий. Для выявления мицелия в мазке у женщин используется метод микроскопической диагностики. Для уточнения разновидностей грибов Candida, которые привели к развитию патологии, проводится культуральный посев на питательные среды.
Позже осуществляется определение лекарственного препарата, к которому чувствительны обнаруженные представители патогенной флоры. Влагалищный кандидоз подтверждается при наличии грибов Candida в количестве 10000 КОЕ на 1 см³ исследуемой среды. По решению врача пациентки могут проходить дополнительные виды диагностики: ПЦР, бактериологический посев мазка, серологический и иммуноферментный анализ. Результаты обследования помогают выявить молочницу и определить эффективное медикаментозное средство, чтобы вылечить патологию, предупредить рецидивы, развитие осложнений.
Как лечить патологию
Комплексный подход в решении проблемы кандидоза предоставляет возможность успешно вылечить грибковую инфекцию за короткий период времени. Схема лечения преследует цель снятия неприятных симптомов, возвращения женщинам радости жизни, прекрасного настроения, полноценных ощущений во время сексуального контакта. Она включает:
- Применение аптечных средств местного и системного действия.
- Организацию сбалансированного питательного рациона, обогащенного витаминами, микроэлементами, минералами, которые необходимы для укрепления иммунитета и улучшения самочувствия женщин.
- Использование рецептов народной медицины.

Самолечение влагалищного кандидоза недопустимо, необходимо обязательно обратиться к врачу.
Во время лечения влагалищного кандидоза женщинам рекомендуется исключить половую жизнь, строго соблюдать правила личной гигиены, отказаться от ношения синтетического белья, употреблять продукты с высоким содержанием белка и низким количеством глюкозы, которая является питательной средой для дрожжевых грибов Candida. Исключить сахар и все продукты с его содержанием, изделия из белой муки, мед, картофель, крахмал и соусы, йогурты, кетчупы на его основе, манную и рисовую крупу, сладкие и полусладкие вина. Разрешено употреблять гречку и бурый рис, немного фруктов, кроме винограда, бананов, инжира, сухофруктов, фиников (в них содержится много глюкозы. Такое питание позволит уменьшить количество грибковых колоний в женском организме на 80%. Самолечение влагалищного кандидоза недопустимо. Неправильная или неэффективная терапия станет причиной перехода молочницы в хроническую форму развития, последующего диагностирования осложнений.
Медикаментозные средства
У женщин лечение молочницы проводится и в домашних условиях. К аптечным средствам местного противогрибкового действия относятся:
- Вагинальные свечи, крем, гель Миконазол на основе миконазола нитрата.
- Мазь Декамин с активным действующим веществом деквалиния хлоридом.
- Крем Кетоконазол на основе кетоконазола.
- Вагинальные свечи, крем Сертаконазол на основе сертаконазола нитрата.
- Суппозитории, таблетки Тержинан, комбинированное средство, в составе которого находится тернидазол, сульфат неомицина, нистатин, преднизолон, масло герани и гвоздики.
- Вагинальные свечи, крем Гинезол на основе миконазола.

Чтобы вылечить тяжелую форму кандидоза, назначаются системные препараты. Они позволяют изнутри очистить женский организм от патогенной флоры и ускорить выздоровление. К ним относятся таблетки и капсулы для перорального приема Нистатин, Флуконазол, Леворин, Ламизил, Интраконазол и другие противогрибковые препараты.
Народные средства
В перечень средств народной медицины, позволяющих усилить лечебный эффект медикаментозных препаратов, внесены:
1. Травяные отвары на основе ромашки, девясила, календулы, череды, березовых почек, лаванды, эвкалипта, зверобоя, которые рекомендуется применять для спринцеваний и обработки женских гениталий.
2. Растворы, приготовленные из перманганата калия, соды, меда, спиртовой настойки прополиса, ромашки, календулы, эвкалипта, позволяют проводить лечение кандидоза в домашних условиях.
3. Эфирные масла оливы, облепихи, календулы, расторопши, виноградных или абрикосовых косточек, используемых для ночных аппликаций, предоставляют возможность уменьшить проявления молочницы и быстрее вернуться к обычному образу жизни.
Выполнение рекомендаций врача является залогом успешного решения проблемы в домашних условиях и избавления от неприятных симптомов грибковой инфекции в кратчайшие сроки.
Предотвращение
Соблюдение правил профилактики поможет минимизировать риск развития кандидоза. Дрожжевой грибок, возникающий при благоприятных факторах роста, размножения патогенной флоры, всегда легче предупредить, чем проводить его лечение. Для этого необходимо регулярно проводить гигиенические процедуры, поддерживать чистоту и сухость интимных зон, носить нижнее белье из натуральных тканей. При приеме антибактериальных препаратов необходимо употреблять пробиотики, действие которых направлено на предупреждение развития грибковой инфекции. Во время секса пользоваться защитными средствами.
Серьезное отношение к своему здоровью позволит предупредить развитие кандидоза, избежать грибковой инфекции и наслаждаться жизнью без неприятных ее симптомов.
gribkanet.com
Дрожжевой грибок на коже и ногтях у женщин, мужчин и детей: симптомы и лечение
С грибком ассоциируются не самые приятные ощущения. Человеческий организм при определенных условиях склонен к заражению этим микроорганизмом, что доставляет большой дискомфорт. Активизировавшийся дрожжевой грибок люди ошибочно считают несерьезным заболеванием, поэтому часто игнорируют и доводят до хронической формы. Это главное упущение, ведь инфекция является не менее опасным недугом, который обязательно нужно вылечить. Вы знаете, как избавиться от грибка? Инструкции ниже помогут разобраться в причинах заражения и методах лечения.
Статьи по темеПричины возникновения заболевания

Организм каждого человека скрывает в себе грибок рода Candida. При нормальном функционировании всех систем он никак себя не проявляет, но стоит только появиться какому-то провоцирующему фактору, как инфекция получает толчок к развитию. Основными причинами грибкового поражения считаются:
- Сбои в гормональном плане вследствие беременности, некоторых периодов менструального цикла, орального метода контрацепции.
- Снижение иммунитета после болезни.
- Лишний вес повышает риск развития грибка.
- Сахарный диабет, если глюкоза в крови не находится под строгим контролем.
- Неправильный рацион, злоупотребление сладкими и мучными изделиями.
- Синтетическое или слишком тесное нижнее белье.
- Прием антибиотиков, которые вместе с инфекционными устраняют и полезные бактерии.
- Водные процедуры с использованием средств, в составе которых обнаруживаются химические красители или ароматические добавки.
- Контакт с больным человеком, например, если поцеловать его или пожать руку.
- Долгое пребывание в стрессовом состоянии, переутомления.
- Недостаточная гигиена.
Основные признаки и симптомы

Что такое кандида? Это организм крошечных размеров, который приписывают к роду грибков, причем различают до 120 разновидностей, 20 из которых приводят к заражению кожи и внутренних органов. Поселившись в теле человека, кандида выделяет специальные ферменты, которые отравляют клетки и разрушают их. В это время и начинают появляться симптомы микоза. Грибок на коже поселяется преимущественно в складках, а проявляется следующими признаками:
- Сильный зуд или раздражение всех мест грибкового заражения.
- На лице появляются разные по размеру пузырьки, которые затем вскрываются и оставляют мокнущие пятна. На губах отмечаются трещинки и корочки.
- На руках отмечаются покраснения и огрубения эпидермиса, которые путают с рабочими мозолями.
- Нарушение структуры эпидермиса – эрозии.
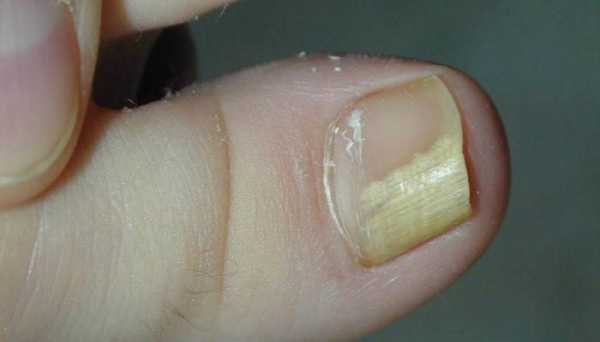
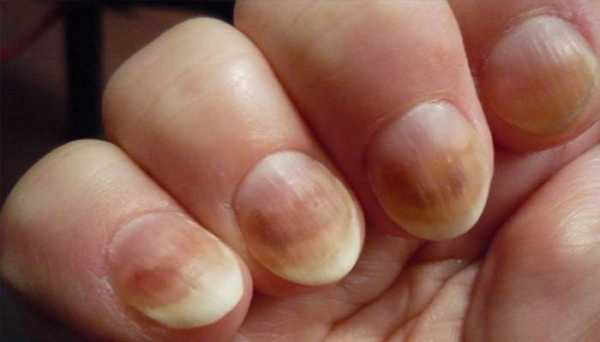
Если онихомикоз отмечается на ногтях, то распознать его можно по следующим симптомам:
- Цвет ногтевой пластины изменяется на коричневый, желтый или серый, а в запущенных случаях даже черный.
- В текстуре ногтя отмечаются выпуклости, бороздки или лунки.
- Разделение ногтевой пластины и ложа, как видно на фото.
- Воспаление ногтевого валика, сопровождающееся покраснением, опуханием и нависанием над ногтем.
При размножении дрожжевого грибка в кишечнике болезнь называется кандидомикозом. Она проявляется такими симптомами:
- Аллергия на коже.
- Боль в животе.
- Запор или диарея.
- Резкая усталость без веских причин.
- Ощущение незаконченного акта дефекации при частых позывах в туалет.
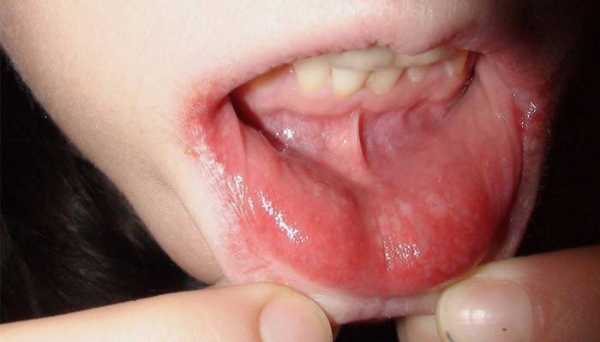
С помощью зеркала легко обнаружить грибковое поражение ротовой полости. Человек при этом ощущает следующие симптомы:
- Белый налет на внутренней поверхности щек и по краям языка.
- Отечность слизистой.
- Многочисленные язвочки.
- Неприятный запах изо рта.
- Жжение и зуд в ротовой полости.
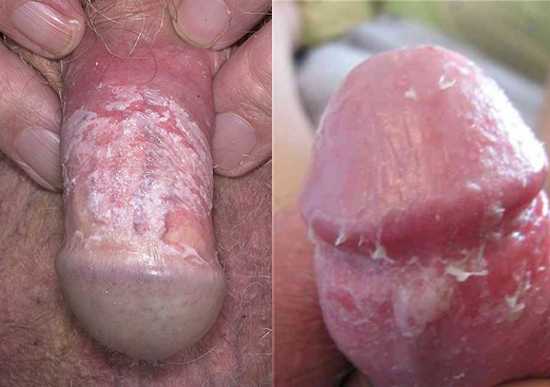
При инфицировании половых органов человека мучают следующие симптомы:
- Зуд и жжение в паховой области, усиливающиеся к вечеру.
- Выделения из влагалища творожистой консистенции.
- Неприятный запах во влагалище.
- Болезненность и отечность половых органов.
- Боль при мочеиспускании.
- Покраснения, маленькие прыщики, язвочки на головке полового члена у мужчин.
Методы диагностики

Для точного диагностирования микоза и правильного лечения врачом назначаются сразу несколько анализов на грибок. Исследоваться при этом могут:
- кровь венозная;
- гной в глазах;
- кал;
- кожные покровы;
- ногтевые пластины;
- ушная сера;
- мазок из уретры, влагалища, рта, дыхательных путей, ушей или цервикального канала.
Обнаружение дрожжевого грибка в кале указывает на поражение кишечника, а выявление в моче чаще является следствием приема антибиотиков. Большинство случаев диагностирования инфекции осуществляется по мазку с мест предполагаемого заражения. Перед тем, как распознать молочницу, при сдаче такого анализа рекомендуется прекратить прием антимикотических препаратов или антибиотиков. Это позволит с большей точностью определить дрожжевые грибы в мазке и кандидоз.
Как и чем лечить дрожжевой грибок


Как избавиться от хронической молочницы – вопрос сложный. При первых симптомах заражения лучше сразу обратиться к врачу за назначением эффективной терапии против грибка. Лечение представляет целый комплекс мероприятий. Первое, чем лечить кандидоз – это прием лекарств:
- Таблетки для приема внутрь: Нистатин, Тербинафин, Ирунин, Флуконазол.
- Средства наружного применения: кремы Микозон, Канизон, Мифунгар , мази Микозорал, Микосептин, Имафуцин, Тоциклат, спреи Ламизил, Ламитель, лаки для ногтей Батрафен, Лоцерил, Демиктен.
- Капли против грибка: Микоспор, Кандид, Экзодерил.
- Ректальные свечи: Гексикон, Пимафуцин, Полижинакс, Тержинан.
Соблюдение диеты тоже помогает при кандидозе. Основным провоцирующим инфекцию фактором является сахар, поэтому его нужно исключить из пищи, отказавшись от сладких фруктов, сиропов, меда, кондитерских изделий. При заражении грибком рекомендуется наполнить рацион овощами, зеленью, нежирным мясом, кисломолочными продуктами. Кроме того, дополнить диету можно медикаментозными пробиотиками, такими как «Лактофил», «Линекс», «Пробифор», «Бифидокапс».
Особенности лечения

Симптомы заражения дрожжевым грибком отмечаются в любом возрасте как у мужчины, так и у женщины, но в силу различий детского и взрослого организмов и половых особенностей лечение проводится определенными методами. Среди них выделяются прием медикаментов против грибка, обработка средствами наружного применения и соблюдение правил питания и гигиены. Инструкции ниже помогут разобраться, как лечить кандидоз у мужчин, женщин или детей.
У мужчин
Заниматься самолечением опасно, ведь симптомы заражения грибком часто похожи на признаки венерических заболеваний, что повышает риск лечения не от той патологии. Кроме того, могут возникнуть серьезные осложнения, такие как простатит, орхит, сужение крайней плоти и даже гангрена. Особенность лечения при заражении кандидозом состоит в том, что при малых повреждениях можно ограничиться наружным воздействием на грибок с помощью мазей и кремов.
Диагностика заражения кандидозом проводится не только у обратившегося пациента, ведь распространять недуг может и половой партнер. При подтверждении грибкового заболевания лечение разделяется на 2 этапа:
- При легкой форме заражения грибком – местное лечение кремом «Пимафуцин», нистатиновой или натамициновой мазью.
- При более тяжелом заражении назначаются лекарства от кандидоза в виде таблеток, например, «Дифлюкан» или «Флуконазол».
У женщин
Поражение грибком – частое явление в гинекологии, поэтому женщинам нужно тщательнее следить за симптомами, чтобы вовремя предупредить развитие болезни. Особенности лечения заключаются в устранении провоцирующих инфекцию факторов, которые характерны для женского организма. Первое – это исключение или смена средств для интимной гигиены и противозачаточных препаратов, если они являются причиной заражения грибком. Следующее, что нужно поменять – это белье. Оно не должно быть тесным и синтетическим, ведь это не дает коже дышать, что создает среду для размножения грибка.
Вот еще несколько советов для женщин при заражении грибком:
- Обмывать наружные половые органы каждый день, при этом соблюдая направление к анальному отверстию, а не наоборот.
- При заражении во время беременности не проводить спринцевания без консультации с доктором и обязательно лечить заболевание, ведь оно может передаваться ребенку во время родов.
- Контролировать вес.
- Отдавать предпочтение ректальным свечам против грибкового заражения, например, таким как «Нистатин», «Ливарол», «Бетадин», «Пеликан-Антикан». Последние являются препаратом гомеопатии.
- Наладить психоэмоциональное состояние, ведь женский организм больше подвержен стрессовым состояниям, которые способствуют заражению грибком.
У детей

В детском организме грибок поражает преимущественно кожные покровы, проявляясь в виде цветного лишая, и слизистые оболочки, что указывает на кандидоз внутренних органов. Частой является ситуации заражения ребенка при родах или кормлении грудью. В большинстве случаев кожные проявления грибка лечатся 2%-м йодом в сочетании с мазями. При обширном заражении кандидозом назначаются уже таблетки или местная обработка раствором борной кислоты. Вот другие особенности лечения грибка у детей:
- При заражении ротовой полости ее слизистую обрабатывают раствором соды, а затем зеленкой.
- Дисбактериоз кишечника лечат постепенным снижением количества грибка, ведь полное уничтожение приводит к замене их на патогенные инфекции, например, плесневый грибок.
- Помимо лечения обязательно проводятся профилактические мероприятия осенью и весной, чтобы укрепить иммунитет и не допустить нового заражения.
Как избавиться от дрожжевой инфекции народными средствами
Народная медицина предлагает несколько способов, как лечить кандидоз в домашней обстановке:
- Чеснок. Залейте раздавленные 2-3 зубчика половиной стакана воды. Спустя час выпейте. Повторяйте трижды в день. Или сделайте наружное средство, измельчив маленькую головку чеснока и залив ее 20 мл рафинированного масла. Смазывайте смесью утром и вечером пораженные участки.
- Сода. На литр теплой воды возьмите 1 ч. л. соды. Для лечения от грибка омывайте раствором пораженные поверхности перед нанесением мазей.
- Ромашка и календула. Возьмите 1 ст. л. смеси измельченных трав, залейте стаканом кипятка. Остуженным раствором промывайте места проявления симптомов заражения, проводите спринцевания или делайте ванночки.
Видео: что такое кандидоз и как его лечить
 Молочница (кандидоз) видео, методы лечения (Сайт Narmed24.ru)
Молочница (кандидоз) видео, методы лечения (Сайт Narmed24.ru)
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Рассказать друзьям:Статья обновлена: 13.05.2019
sovets.net
Дрожжи в мазке у женщин (проведение, подготовка)
Дрожжи в мазке у женщин — это грибы, которые могут расти в естественной среде и во влагалище, не причиняя вреда женщине, правда, до поры до времени. В здоровом состоянии организма они не представляют вреда, однако в случае какого-либо сбоя могут нести в себе массу неприятных последствий. Приемы тех или иных лекарственных препаратов, медикаментозная терапия, травма, развитие патологических процессов способствуют активизации роста этих микроорганизмов, что в большинстве случаев является весьма опасным процессом для организма человека.
Наличие дрожжей в мазке у женщины
Если результаты вашего анализа показывают дрожжи в мазке свыше уровня 104 КОЕ/мл, а основными симптомами вашего состояния на этот момент является резкий и острый зуд во влагалище и характерные выделения из него, то практически со стопроцентной уверенностью можно диагностировать вам отклонения и нарушения в организме по части гинекологии.
При изучении этой патологии сразу было доказано, что дрожжеподобные в организме как мужчины, так и женщины являются абсолютно адекватным и здоровым явлением. Однако именно грибок кандиды при условии своего интенсивного размножения и провоцирует ряд опасных заболеваний в женском организме.
Причиной такой активации жизнедеятельности микроорганизмов может быть:
- прием курса антибиотиков и других сильнодействующих препаратов на основе микроорганизмов;
- нарушение гормонального фона, а именно понижение уровня эстрогена в организме;
- пренебрежение правилами личной гигиены и ношение некачественного синтетического белья;
- слабый иммунитет;
- любые стадии туберкулеза;
- сахарный диабет;
- воспаления и инфекционные болезни.
Еще развитию дрожжей способствует употребление женщиной оральных контрацептивов.
Основным заболеванием при избыточном количестве дрожжевых культур в организме является молочница. Ею болеет около 75% женского населения. Зачастую эта патология проявляется характерными выделениями белого цвета и неприятными ощущениями в области интимных органов. В случае несвоевременного лечения она может повлечь за собой большое количество серьезных последствий. Молочница создает идеальные условия в организме для развития рака, а самыми первыми и частыми осложнениями молочницы являются эрозии шейки матки, что приводит к бесплодию. Интересным является тот факт, что это заболевание может наблюдаться и у мужчин. В случае попадания поражающих грибков в организм риск заболеть есть лишь в том случае, если для жизнедеятельности микроорганизмов созданы идеальные условия. Основными из них является пониженный иммунитет и дисбактериоз во влагалище.
Методы обнаружения и лечение дрожжей в организме
При постоянном дискомфорте и ощущении любых изменений в организме обязательным к исполнению является посещение гинеколога для женщины.
Основными симптомами молочницы у женщины является:
- боль при мочеиспускании и половом акте;
- жжение и зуд в области интимных органов;
- характерные выделения неприятного запаха из влагалища.
У мужчин:
- жжение и зуд в области головки и крайней плоти;
- боль при мочеиспускании и половом акте;
- выделения, напоминающие сперму;
- покраснения в области головки и крайней плоти.
При наличии хотя бы нескольких симптомов необходима срочная консультация у специалистов и лечение. После внешнего осмотра интимных органов доктор предложит вам пройти бактериологический мазок. Для женщин это элементарный анализ, который показывает число микроорганизмов в микрофлоре вашего влагалища. В случае нормальной здоровой микрофлоры влагалища результаты мазка покажут наличие лактобацилл, немного стрептококков, стафилококков, уреаплазм и нескольких грибков рода Кандида. Все эти организмы создают внутри влагалища кислую среду, что способствует поддержанию нормальной флоры.
В случае преобладания каких-либо чужеродных организмов и веществ доктор приступает к назначению лекарственных препаратов для лечения этой проблемы. Среди лекарственных препаратов, которые может назначить доктор, следует выделить флуконазол, сертаконазол, нистатин, натамицин, клотримазол и миконазол. Эти препараты применяют местно или внутрь. Есть смысл дополнить лечение приемом противогрибковых и бактериальных препаратов, а также рядом пребиотиков, которые содержат лактулозу и инулин. Для мужчин чаще всего назначают препараты фентиконазола. Во всех случаях, помимо лекарственной терапии, человек должен избавиться от всех причин и очагов возможного заражения.
Необходимо вести здоровый образ жизни, следить за рационом питания и режимом питья, исключать случайные связи и частые смены половых партнеров, а также соблюдать правила личной гигиены и не заниматься медикаментозным самолечением. В любом случае все лекарства необходимо принимать только по назначению вашего лечащего врача.
Последствия лечения молочницы
Прохождение лечения курсом лекарственных препаратов приведет ваш организм к полному избавлению от болезнетворных микроорганизмов и восстановлению микрофлоры влагалища. Первым и основным показателем интимного здоровья женщины является степень чистоты влагалища. Выделяют 4 степени:
- Микрофлора влагалища оптимального состава. Данная степень присуща абсолютно здоровым женщинам и встречается крайне редко.
- Контрольный мазок с незначительными отклонениями. Эта степень чистоты характерна для большинства женщин, а отклонения являются абсолютно нормальным понятием.
- Мазок имеет очевидные отклонения от нормы. В таком случае можно проследить наличие воспалений во влагалище. Это вызвано присутствием в нем лактобактерий, а фитоанализы показывают повышенное количество грибов.
- Мазок со значительными отклонениями. Такая степень чистоты сигнализирует о наличии инфекционного заболевания и требует незамедлительного обращения к доктору.
Мазок на дрожжи при беременности
Весьма распространенным является наличие критического для здоровья числа кандид в организме беременной женщины. В данном случае путями заражения могло стать использование нестерильных приборов при гинекологическом осмотре, взаимодействие с домашними животными, которые тоже являются носителями грибковой инфекции, и все уже перечисленные способы заражения. В этом случае совершенно не стоит паниковать. Ни на здоровье мамы, ни на здоровье будущего ребенка, в случае своевременного выявления и лечения, данная патология никак не повлияет. Просто в этом случае процесс лечения немного затянется по времени, так как возможно принимать наименее сильные препараты узкого спектра действия.
Небольшое заключение
Молочница является весьма опасным и неприятным заболеванием человека. Причинами ее появления является избыточное развитие микроорганизмов в теле человека и беспорядочные незащищенные половые контакты. Необходимо следить за своим образом жизни и грамотно устраивать свою личную жизнь, дабы избежать таких серьезных заболеваний, как эрозия шейки матки, рак, цистит и бесплодие.
Соблюдайте правила личной интимной гигиены, ведите здоровый активный образ жизни и посещайте гинеколога раз в 1 год в целях профилактики, даже при отсутствии жалоб.
Любите и цените свой организм, а впоследствии он отплатит вам беззаботной жизнью и долголетием. Будьте здоровы!
101analiz.ru
Дрожжи в мазке, что это такое.
Поэтому нет ничего странного в том, что они обнаруживаются в мазке со слизистых оболочек (мочеполовой сферы, полости рта, дыхательной системы).
Проблема возникает тогда, когда количество микроорганизмов начинает превышать физиологические примеры. Что несомненно указывает на развитие патологического процесса – кандидомикоза.
Дрожжи в мазке: что это за микроорганизмы?
Сложно представить себе человека, который бы не слышал о молочнице или кандидозе половых органов.
Действительно, это заболевание является едва ли не наиболее распространенной дерматовенерологической инфекцией. Однако семейство дрожжей, к которому относится и возбудитель кандидоза (Candida albicans), насчитывает 17 видов микроорганизмов.
Так, дрожжами в мазке могут оказаться:
- Candida glabrata.
- C. tropicalis.
- C. parapsilosis.
- Candida albicans.
Остальные 13 видов среди людей широко не распространены и клинического значения не имеют.
Дрожжи в мазке: когда можно говорить о заболевании?
Пока размножение микробов контролируется иммунитетом, они не опасны. Инфекционный процесс и воспаление развиваются тогда, когда грибков становится очень много.
Обнаружение дрожжевых грибов в мазке методом микроскопии практически всегда говорит о массивном присутствии возбудителей, а значит – и о патологии.
Только иногда, когда в окуляр микроскопа попадают единичные микробные тела, врач может сделать заключение о том, что пациент здоров. В основном такая ситуация бывает при исследовании мазка у женщин. А вот визуальное обнаружение дрожжей в мазке у мужчин, всегда указывает на патологию.
Дрожжи в мазке: провоцирующие факторы
Вызывать размножение и повышение числа грибов дрожжевой группы в мазке способны несколько триггеров:
- Бесконтрольный прием антибиотиков.
- Лечение кортикостероидами.
- Хронические системные заболевания – сахарный диабет и другие.
- Лечение злокачественных процессов.
- Иммунодефицитные состояния.
- Массивное инфицирование при незащищенном сексе.
Существенную проблему представляет нерациональная антибиотикотерапия.

Она приводит к гибели бактериальной флоры (особенно — полезной), вследствие чего на «свободное место» приходят активные грибки.
В последние годы все большее значение в качестве причины большого числа дрожжей в мазке, становятся иммунодефицитные состояния. Системные при ВИЧ и локальные при сахарном диабете.
Дрожжи в мазке: какие бывают симптомы заболевания?
Клинические проявления кандидоза обычно «привязаны» к месту поражения – мочеполовая система, ротовая полость, кожа, ногти и так далее.

Общими симптомами, при которых можно обнаружить дрожжи в мазке со слизистых оболочек, являются:
- Жжение и дискомфорт.
- Появление рыхлого белого налета.
- Формирование пятен воспаления, эрозий.
- Быстрое прогрессирование и склонность к слиянию возникших очагов.
При поражении половых органов (влагалища у женщин и уретры у мужчин) – будет отделяемое с характерным «кислым» запахом.
prosifilis.ru
Кандидоз (молочница) — Библиотека — Доктор Комаровский
Авторы: Березовская Е.П.
Из книги «Тысячиии… вопросов и ответов по гинекологии» (2008)
Что такое кандидоз?
Это поражение организма человека грибками из рода Candida, которые являются условно патогенной флорой человеческого организма, и это поражение может быть как местным, так и системным.
Что собой представляет Кандида? Кандида – это дрожжевой грибок, который может иметь несколько форм существования (гифы, псевдогифы). Клетки грибков обладают факторами, позволяющими грибку прилипать к поверхности человеческих клеток, а также другим поверхностям (протезы).
Всегда ли опасны дрожжевые грибки?
Клетки дрожжевого грибка можно найти в большом количестве на коже, в ротовой полости, кишечнике, но защитные системы организма позаботились о создании биобаланса между человеком и микроорганизмами. Поэтому для здоровых людей наличие грибков в их организме не представляет вреда или опасности для здоровья. Однако, под влиянием стресса, как физического, так и психического, при наличии хронических заболеваний, и очень часто из-за необоснованного употребления антибиотиков и гормональных препаратов, этот баланс нарушается, и тогда развивается инфекционное заболевание, вызванное усиленным ростом дрожжевых грибков. Из-за дефектов защитной системы происходит быстрая колонизация грибка на поверхности кожи или слизистых, в том числе желудочно- кишечного тракта, которая приводит к внедрению кандиды в кровяное русло, и в результате этого, распространению грибка по всему организму.
Являются ли животные переносчиками кандиды? Дрожжевой грибок могут находить и у животных. В окружающей среде существует немало представителей Кандиды. Эти микроорганизмы можно найти в большом количестве в медицинских учреждениях, особенно на плоских поверхностях (подоконники, столы, стульчики), в фильтрах кондиционеров и вентиляционных систем, на больничных халатах. Может ли женщина заразиться дрожжевым грибком в бассейнах или общественных банях и саунах? Заражение кандидой в общественных бассейнах, саунах и банях, практически невозможно, потому что хлорированная вода и высокие температуры не позволяют клеткам грибка выжить. Если женщина пользуется чужим полотенцем и бельем, мочалкой, или же позволяет другим людям пользоваться ее полотенцем и бельем, или садится на влажную теплую поверхность, не имея нижнего белья, то возможность заражения дрожжевым грибком в таких случаях существует.
Где чаще всего происходит колонизация дрожжевого грибка в организме человека? Колонии дрожжевого грибка находят в носоглотке 55 % взрослых здоровых людей, и в 40‑65 % людей в прямой кишке, как часть нормальной флоры кишечника. В фекалиях частота выделения Candida достигает 80 %, на неповрежденной коже – до 9,5 %.75 % женщин имели хотя бы один эпизод дрожжевого кольпита в течение их жизни, и у 80‑86 % беременных женщин находят молочницу, особенно ближе к родам. Предполагают, что беременность является предрасполагающим фактором в развитии кандидоза из-за иммуносупрессивного действия высокого уровня прогестерона и присутствия в сыворотке иммуносупрессивного фактора. У людей с пониженной иммунной защитой уровень грибкового поражения намного выше, чем у здоровых людей.
Как проявляется кандидоз мочеполовой системы? У женщин кандидоз проявляется чаще всего дрожжевым кольпитом (вульвовагинитом), или, как принято называть в народе, молочницей. Нужно помнить, что наличие дрожжевого грибка во влагалищном содержимом не всегда является признаками инфекционного процесса, а поэтому не требует лечения.
Молочница проявляется следующими симптомами: зуд вульвы, творожистые выделения из влагалища, боль при мочеиспускании и учащение мочеиспускания. Обострение дрожжевого кольпита часто наблюдается перед месячными, что связано с изменением кислотно-щелочной среды влагалища в сторону повышения кислотности (размножение грибка происходит при рН – 2,5‑3,0). У некоторых женщин дрожжевая инфекция проявляется циклично, то есть постоянно перед менструацией, самопроизвольно утихая после ее окончания. Дрожжевой цистит развивается часто после интенсивного приема антибиотиков или использования катетеров. У 5‑10 % людей находят клетки дрожжевого грибка в моче. У мужчин дрожжевая инфекция проявляется в виде балантита, но из-за особенностей строения полового члена, мужчины болеют дрожжевой инфекцией реже, чем женщины.
Какие факторы могут провоцировать обострение кандидозной инфекции? Несколько факторов могут провоцировать развитие кандидоза: в первую очередь, это несоблюдение гигиены наружных половых органов. Ношение синтетического белья или тугих штанов (джинсов), использование парфюмерных мыл и пенок, синтетических прокладок, спермицидов, глистная инфекция (острицы), частые спринцевания могут нарушать баланс микрофлоры влагалища, увеличивать количество выделений и повышать влажность кожи наружных половых органов, и в результате быть провоцирующим фактором в развитии дрожжевого кольпита. Применение оральных контрацептивов тоже может сопровождаться частыми обострениями дрожжевой инфекции. Если женщина болеет сахарным диабетом, принимает кортикостероиды, антибиотики (обоснованно и не обоснованно), часто меняет половых партнеров, то она находится в группе риска по развитию дрожжевой инфекции.
Какие виды кандиды встречаются в человеческом организме? Около 100 видов дрожжевого грибка существует в природе, но только несколько из них могут играть роль в возникновении заболеваний у людей:
• Candida albicans (50‑60 % случаев)
• Candida glabrata (15‑20 %)
• Candida parapsilosis (10‑20 %)
• Candida tropicalis (6‑12 %)
• Candida krusei (1‑3 %)
• Candida kefyr (<5 %)
• Candida guilliermondi (<5 %)
• Candida lusitaniae (<5 %)
• Candidadubliniensis (в основном, у больных ВИЧ-инфекцией)
Как можно диагностировать дрожжевую инфекцию у женщины?
Часто диагноз кандидоза выставляется только на основании результата микроскопических мазков, что не совсем правильно, учитывая тот факт, что при возникновении инфекции должны быть признаки дрожжевого кольпита. Если в мазке находят единичные клетки грибка, то дальнейшую диагностику и лечение проводить не нужно. Обнаружение нитчатой фазы возбудителя (мицелия или псевдомицелия) является важным свидетельством наличия кандидоза. Важно проверить рН влагалищной среды с помощью специальных лакмусовых бумажек. рН при дрожжевом кольпите составляет .8‑4.2 в отличие от бактериального вагиноза (6‑7). Получение культуры с помощью посевов не всегда оправдывает такое обследование. Должно быть не менее 10 000 колоний в поле зрения, чтобы считать заболевание активной инфекцией. Желательно провести общий анализ мочи. Серологические анализы из-за дороговизны сырья не должны проводиться у женщин для диагностики дрожжевого кольпита. Их можно проводить при системном кандидозе у женщин с пониженной функцией иммунной системы.
Как проводится лечение кандидоза влагалища? Выбор правильного метода лечения зависит от состояния защитных сил организма, наличия других факторов, провоцирующих развитие инфекционного процесса, а также чувствительности дрожжевого грибка к медицинским препаратам. Существует много схем лечения кандидоза, но наиболее популярной является одноразовая терапия противогрибковыми препаратами (флуконазол, дифлукан) при остром проявлении инфекции. Около 5 % женщин нуждается в повторном циклическом лечении в течение 3‑6 менструальных циклов. В продаже появилось немало качественных противогрибковых препаратов в виде влагалищных свечей или кремов (тержинан, неопенотран). Помимо лечения важно соблюдать гигиенические меры и устранять факторы, провоцирующие хроническое протекание болезни.
Консультации Елены Березовской в КлубКоме
опубликовано 23/05/2013 15:51
обновлено 15/11/2016
— Инфекционные болезни, Акушерство, гинекология, маммология, Женское здоровье
lib.komarovskiy.net
Дрожжевые грибки в мазке при беременности
Обнаруженные во время исследования микрофлоры влагалища дрожжи в мазке могут свидетельствовать о патологическом процессе в организме женщины. Своевременная диагностика и правильно подобранное лечение позволит избавить пациента от неприятных симптомов и опасных последствий, вызываемых грибками рода кандида (albicans, tropicalis, krusei, parapsilosis).
Дрожжевые грибы существуют на слизистой влагалища каждой здоровой женщины. Это подвид условно-патогенных микроорганизмов, населяющих микрофлору в небольших количествах. Норма содержания дрожжевых грибков во флоре влагалища у женщин — до 10 в 4 степени КОЕ/мл. Повышенные показатели в мазке означают опасность развития серьезного заболевания. Если найден псевдомицелий дрожжеподобных грибов рода Candida, в 75% случаев в гинекологии это говорит о возникновении влагалищного кандидоза.
Причины появления повышенного количества грибов кандиды в мазке
Морфологические свойства дрожжевых микроорганизмов таковы, что дрожжи во влагалище продолжают мирное сосуществование с организмом человека до тех пор, пока не создана благоприятная среда для их размножения. Грибки в аномальном количестве появляются в период гормональных всплесков, сопровождающихся дефицитом или изобилием эстрогена (период полового созревания, беременность, климакс). Прием некоторых лекарственных препаратов провоцирует почкующиеся дрожжевые клетки. К ним относят:
- кортикостероидные препараты;
- антибиотики;
- гормональные средства контрацепции.
Заболевания, которые могут спровоцировать вторичный симптом в виде кандидоза:
- сахарный диабет;
- туберкулез;
- ЗППП:
- хламидиоз;
- трихомониаз;
- гонорея;
- генитальный герпес.
Внешние факторы, провоцирующие дрожжевые грибки в мазке:
- жаркий климат;
- тесное белье из ненатуральной ткани;
- ежедневные прокладки;
- нарушение микрофлоры влагалища путем частого спринцевания;
- несоблюдение личной гигиены;
- половой контакт с зараженным человеком.
Другие причины того, что нашли мицелий и споры дрожжевого грибка в мазке:
- сильный стресс;
- снижение иммунитета;
- посттравматическое или послеперационное состояние.
Вернуться к оглавлению
Гормональный фон женщины при беременности претерпевает значительные изменения. Множество физиологических и химических процессов приводит к тому, что среда во влагалище у беременной меняется. В вагинальной секреции девушек в положении повышается уровень сахара, что способствует быстрому размножению грибов рода Кандида.
Если в мазке у беременной были обнаружены бластоспоры и нити псевдомицелия дрожжеподобных грибов, женщине в период вынашивания младенца необходимо пройти детальную диагностику, чтобы исключить ИППП и подобрать соответствующее лечение. Немногие препараты призваны лечить беременную от кандидоза. Многие противогрибковые лекарства по причине своей токсичности проникают сквозь плацентарный барьер и влияют на внутриутробное развитие будущего ребенка. Гинекология предусматривает местное лечение беременных от молочницы, снимая симптомы при помощи вагинальных суппозиториев, кремов и мазей.
Наиболее популярные средства для того чтобы убрать симптомы молочницы при беременности, — «Пимафуцин», «Тержинан», «Ливарол», «Клотримазол».
Если бактериоскопический анализ мазка показал рост количества грибов группы кандида свыше нормы, значит, есть риск развития опасных последствий. Дрожжи в мазке у женщин — основной признак молочницы. Молочница часто сопровождается эрозией шейки матки, которая, в свою очередь, часто приводит к препятствию успешному слиянию сперматозоида и яйцеклетки — бесплодию. Давние эрозии являются самой частой причиной возникновения онкологических заболеваний. Кандидоз, обнаруженный в мазке у мужчин, приводит к баланопоститу.
Медикаменты, уничтожающие дрожжеподобные грибы, указаны в таблице:
В период вынашивания ребенка женщина особо подвержена инфекциям. Обнаруженные в мазке или моче дрожжи при беременности могут свидетельствовать о развивающемся в организме вагинальном кандидозе, который доставляет немало дискомфорта. Диагностировать и победить болезнь у беременной особо важно, так как речь идет о здоровье не только самой женщины, но и ее ребенка.

Во время беременности радикально изменяется гормональный фон женщины. Одним из химических изменений в организме является повышение уровня глюкозы в выделениях слизистой влагалища. Сахарная среда питает грибы, за счет чего количество их возрастает выше нормы в несколько раз. Это и является основной причиной возникновения кандидоза у беременной.
Среди других факторов риска развития молочницы при беременности:
- прием антибиотиков;
- несоблюдение интимной гигиены;
- редкая смена гигиенических прокладок и белья;
- тесные синтетические плавки;
- изобилие в питании сладостей, кондитерских изделий, мучного;
- ухудшение иммунитета;
- болезни, передающиеся половым путем.
Вернуться к оглавлению
Признаки появления дрожжей у женщин при беременности:
- Появление обильных выделений из влагалища. Характер выделений различный, цвет может варьироваться от прозрачного и белого до желтовато-серого, консистенция — творожистая, реже — водянистая. Запах — кисломолочный или тухлой рыбы.
- Наличие жгучих ощущений при мочеиспускании, постоянного зуда, который усиливается в ночное время.
- Изменение внешнего вида половых органов — отечность, покраснение, припухлость.
- Болезненность сексуальных контактов.
Вернуться к оглавлению
Выявление дрожжевой инфекции у беременной включает следующие этапы:
- посещение гинеколога с детальным описанием симптомов;
- взятие мазка на флору;
- взятие мазка на ИППП;
- бактериальный посев из влагалища;
- ОАМ и ОАК.
Постановление правильного диагноза очень важно, так как симптомы, которые провоцируют дрожжевые грибки, зачастую схожи с инфекциями, передающимися половым путем (трихомониаз, хламидиоз, гонорея и другие). Неверная диагностика приведет к неэффективному, а возможно, даже опасному лечению для беременной женщины и ее будущего ребенка. Например, прием антибиотиков без показаний у пациентки с молочницей вызовет сильный рецидив болезни.
Лечение от кандидоза необходимо, так как младенец, проходя уже зараженные родовые пути матери, обязательно заразится молочницей. Кандидоз матери вызывает у ребенка конъюнктивит и стоматит. Также грибок, который присутствует на слизистой влагалища у женщины при беременности, ухудшает эластичность тканей. Риск разрывов и осложнений в родах в таком случае увеличивается в несколько раз.
Следует отметить, что дрожжи в мазке или моче при беременности безопасны для плода в утробе.
Лечение дрожжей при беременности осложнено тем фактом, что большинство лекарств противопоказаны для применения у девушек в положении. Многие синтетические препараты способны проникать сквозь плацентарный барьер, влияя на развитие плода. Воздействие некоторых лекарственных средств на ребенка, который находится в утробе, вовсе не изучено до конца. Например, эффективное лекарство от молочницы «Флуконазол» («Фуцис», «Дифлюкан») невозможно использовать при терапии беременных по причине его высокой токсичности.
Системное лечение дрожжей во время беременности зачастую не рекомендуется. Вся терапия сводится к снятию неприятных симптомов во влагалище и местному уничтожению грибков на слизистой. Врачи рекомендуют беременным вагинальные свечи, мази, кремы от молочницы. Наиболее популярные препараты против дрожжевых грибков, безопасные для матери и ее будущего ребенка при беременности, представлены в таблице.
По причине невозможности применения многих лекарственных средств для уничтожения дрожжей во время беременности на выручку приходят рецепты народной медицины, безопасные для беременной и плода. Рецепты избавления от дрожжей в домашних условиях у беременной:
- Использование соды и йода. Сода, обладающая щелочной средой, блокирует размножение грибковой инфекции, йод заживляет и дезинфицирует ранки и эрозии на слизистой. Применять можно в виде сидячих ванночек (на литр воды 1 ст. л. соды и 1 ч. л. йода).
- Календула. Отвар календулы (2 ст. л. цветков заливается стаканом воды, после чего разбавляется водой до достижения объема 1 л) наливают в таз и сидят в нем не менее получаса ежедневно при молочнице во время беременности.
- Мед. Тампоны, смоченные в медовом растворе (ложка меда на стакан воды), вводятся во влагалище на ночь.
- Кефир. Использование домашнего кефира в тампонировании эффективно против дрожжей в период беременности.
- Масло чайного и оливкового дерева. Применение эфирного масла чайного дерева вместе с оливковым поможет побороть грибковую инфекцию. На 100 капель оливкового масла добавить 2 капли масла чайного дерева, в этой смесью смочить тампон, поместить во влагалище на ночь.
Для достижения максимального эффекта терапию должны проходить оба половых партнера одновременно.
Избежать повторного появления дрожжевых инфекций при беременности можно, придерживаясь несложных правил. Важно в период прохождения терапии против молочницы полностью отказаться от интимной близости. Спровоцировать рецидив заболевания может употребление в пищу острых, жирных, сладких продуктов, поэтому от их чрезмерного употребления стоит отказаться. Предпочтение лучше отдать белью из натуральных тканей. Правильная гигиена, своевременная замена белья и гигиенических ежедневных прокладок увеличит шансы того, что болезнь никогда не возвратится. Также врачи советуют женщинам при беременности вести здоровый образ жизни, гулять, высыпаться и избегать стрессовых ситуаций.
vvpg.ru
Дрожжи в мазке у женщин лечение
Дрожжевой грибок на коже и в мазке — чем и как лечить
Дрожжевой грибок – это одна из разновидностей грибковой инфекции, которую вызывают грибки из группы Candida. При развитии поражает слизистые оболочки тела, руки и ноги.
В организме каждого человека находится определённое количество грибков, с которыми иммунная система в состоянии бороться. Но в случае снижения иммунитета происходит их стремительное разрастание.
В случае если у человека существуют подозрения о наличии грибка, следует немедленно обратиться к дерматологу, а он уже подскажет, как лечить дрожжевой грибок, и самое главное, чем лечить его проявления.
Что собой представляет дрожжевой грибок
Дрожжевой грибок, как указывалось выше, является одним из видов проявления грибковой инфекции, его лечение должно быть незамедлительным.
Чаще всего он поражает такие участки тела:
- кожные покровы конечностей;
- кожу лица;
- волосяной покров головы;
- слизистые оболочки организма.
В большинстве случаев проявлению грибков вида Candida подвержены именно женщины, гораздо реже заболевание присутствует у мужчин.
Существует мнение, что лечению грибка не нужно уделять особого внимания, но оно ошибочно. Распространившись, грибок привносит в жизнь человека болезненные ощущения, несвоевременное избавление от которых может привести к очень тяжелым осложнениям.
Наличие в организме большого количества этого вида грибка называют микозом. Его лечение занимает достаточно много времени.
Важно заметить, что грибковая инфекция может передаться ребенку при рождении, если мама своевременно его не пролечила.
Самостоятельно определить наличие в организме мицелия на начальных стадиях практически невозможно, поэтому без клинических исследований просто не обойтись.
Заболеванию подвержены все возрастные категории людей, болезнь не обходит никого стороной. Поэтому при малейших подозрениях, что был обнаружен дрожжевой грибок на слизистых оболочках или коже, рекомендуется обратиться в поликлинику для сдачи анализов.
Основными методами лечения являются мази и свечи. При этом свечи прописывают только женщинам. У женщин выявить недуг можно в мазке.
Признаки дрожжевого грибка у мужчин
В основном мужчины подвергаются поражению таким заболеванием во время незащищённого полового акта с женщинами, имеющими подобные бактерии у себя в половых органах. Своевременно замеченный дрожжевой грибок у мужчин можно очень легко вылечить.
Но если протянуть время, то могут появиться такие симптомы болезни, как:
- неприятный запах, похожий на дрожжи;
- головка полового органа раздражается, могут проявляться отечности;
- при нажатии на кожу появляются болезненные ощущения;
- зуд;
- при осмотре можно заметить, что мужской половой орган производит выделения белого цвета;
- во время полового акта появляются резкие болевые ощущения;
- во время мочеиспускания появляется боль.
Затянутый поход к врачу может пагубно повлиять на дальнейшее распространение грибка с половых органов на все остальное тело.
Через кровеносную систему организма дрожжеподобный вид грибка разносится по телу, и тут невозможно угадать, какое место будет поражено следующим.
Если дрожжеподобный вид грибка развился у мужчины в результате незащищённого секса, то анализы также должна сдать половая партнерша. Кроме того, курс лечения врач должен прописать обоим пациентам.
Если лечение полностью не завершить или проигнорировать его при появлении первых успехов, мицелий грибка снова может начать развитие. Кроме того, возможно осложнение в виде бесплодия.
Стоит отметить, что излишний вес также может отрицательно повлиять на развитие мицелия грибка в организме мужчины. Этот недуг чаще возникает именно у мужчин с плотным телосложением.
Люди, страдающие сахарным диабетом, тоже находятся в группе риска. Их проблемы с сахаром создают в организме комфортную микрофлору для развития бактерии грибка.
При обращении пациента в больницу врач-дерматолог проводит визуальный осмотр поражённых грибком участков тела.
Грибковое заболевание способно выжить даже в самых некомфортных условиях. Отмечено, что дрожжеподобные виды грибка могут долгие месяцы продолжать жить в уже омертвевших клетках кожи.
Именно поэтому поход к врачу-дерматологу крайне важен на самых первых этапах возникновения заболевания. Так, любимые всеми нами методы народной медицины ни в коем случае нельзя на себе использовать.
Это не только не улучшит состояние больного, но может навредить.
После осмотра врачом будут назначены клинические тесты на выявление разновидности грибка и определение лучшего метода борьбы с ним. Такие анализы и тесты проводятся в течение нескольких суток.
Как правило, основной терапией для борьбы с грибковыми клетками принято считать всевозможные кремы наружного применения. Они действуют напрямую и разрушают грибковые клетки.
Обычно принято прописывать следующие препараты:
- Клотримазол – это медикаментозный препарат, действие которого направлено на уничтожение дрожжевого грибка на коже. Заживляет кожные покровы и слизистые оболочки человека. Основное вещество в составе мази попадает в заражённую грибком клетку и останавливает её развитие. Женщинам рекомендуют использовать свечи.
- Кетоконазол – лекарственный препарат, воздействовать которым можно на широкий спектр возбудителей грибковой болезни.
- Миконазол – этот препарат является антибактериальным и противогрибковым медикаментозным средством.
Такие мази продаются в свободном доступе в любой аптеке, не требуется рецепт от лечащего врача. Но применять их без предварительной консультации с доктором строго запрещено.
Также имеется ряд побочных эффектов, которые могут возникнуть во время использования противогрибковых мазей. Если кожные покровы организма крайне чувствительные, может возникнуть зуд и жжение. В тех ситуациях, когда эти симптомы появились, наблюдающий вас врач обязан сменить лекарство на препараты, в состав которых входит кортикостероид.
Кортикостероиды – это гормоны, вырабатываемые надпочечниками, они способствуют снижению зуда и уменьшают раздражённость пораженных участков кожи.
Если распространение болезни после лабораторных исследований было выявлено в разных локализациях организма, назначают медицинские препараты, выпускаемые в таблетках.
Дрожжевой грибок у женщин
Женский пол в отличие от мужчин больше подвержен риску разрастания дрожжевого грибка.
На проявление молочницы влияют следующие вещи:
- нижнее белье, сделанное из синтетических тканей;
- беременность – в этот период значительно повышается риск заражения;
- нарушение уровня глюкозы в крови;
- сексуальные ласки половых органов ртом;
- спирали против беременности;
- заболевание иммунодефицита.
Каждый из таких факторов повышает риск возникновения грибковой инфекции во много раз.
Симптомы недуга также у каждого индивидуальны, но в большинстве случаев они следующие:
- зуд в промежности;
- выделения белого цвета, иногда хлопьеобразные;
- чувство жжения в промежности;
- нарушение мочеиспускания.
В редких случаях наблюдается проявление аллергических реакций на кожных покровах.
Диагностировать дрожжевые грибки можно в мазке, взяв анализ на определение микрофлоры во влагалище. Таким образом выявляют, присутствуют ли в мазке споры дрожжевого грибка.
Если лечащего врача что-то смущает в мазке, назначаются дополнительные исследования, такие как:
- Изучение определенных антител или антигенов в сыворотке крови больных.
- ПЦР.
- Поиск специфических антител в крови либо антигенов к конкретным заболеваниям.
Игнорирование лечения молочницы приведет к таким последствиям, как:
- выкидыши и недоразвитие плода;
- сужение влагалища;
- рождение плода с маленьким весом;
- могут быть приобретены другие венерические заболевания.
Женщинам, так же как и мужчинам, лечение должен назначать лечащий врач. Тут преимущественно назначаются свечи и вагинальные таблетки. Также прописывают медикаменты для приема внутрь.
При беременности назначаются свечи и противогрибковые мази.
Профилактика дрожжевого грибка
Конечно же, любое заболевание лучше всего предупредить, чем вылечить.
Поэтому существует несколько советов для профилактики микоза:
- Одежда должна быть дышащей и практичной. От ношения узких брюк лучше отказаться.
- Половые отношения должны быть защищёнными.
- При водных процедурах желательно использовать косметические средства для интимной гигиены. После принятия ванны вытираться полотенцем стоит от лобковой кости к области ануса.
- Спринцевание при беременности запрещено, конечно, за исключением, если такие процедуры не назначены лечащим врачом.
- Питание должно быть здоровым и сбалансированным.
- Бывает, что при назначении курса антибиотиков развивается грибковая инфекция. Для того чтобы такие проблемы не возникали, назначают курс противогрибковой терапии.
И, конечно же, стоит помнить о том, что не надо стараться обойтись без визита к врачу, это просто усугубит всю ситуацию и нанесет еще больший вред организму. Только доктор способен подобрать лекарственные препараты, которые не только не навредят здоровью, но и помогут избавиться от грибковой инфекции.
Лучше перетерпеть прием у доктора, чем потом всю свою жизнь бороться с последствиями недуга.
Рекомендуем прочитать:
Поделиться:
mirmedikov.ru
Дрожжевой грибок кандида у женщин: лечение, причины и симптомы на фото
Дрожжевые грибки относится к роду Candida, его виды способны вызвать молочницу у женщин, мужчин и детей. Он способен поражать кожу, слизистую оболочку дыхательных путей, желудочно-кишечного тракта и половых органов. Грибы хорошо растут и размножаются во влажной и теплой среде, со щелочной и слабокислой реакцией. Выживают в окружающей среде, переносят высушивание и замораживание, повсеместно встречаются на продуктах питания. Это объясняет такое широкое распространение дрожжевого грибка у женщин.
Факторы, способствующие появлению инфекции
Кандида является условно-патогенной флорой и присутствует в небольших количествах в организме. Причины возникновения заболевания – это ослабление иммунной защиты. Грибок приобретает патогенные свойства и способность внедряться в эпителий. Для появления дрожжевого грибка нужно действие внешних факторов:
- Теплая и влажная среда.
- Повреждения кожи и слизистых физическим и химическим путем.
- Нарушение личной гигиены.
- Большое количество углеводов.
Внутренние, эндогенные факторы способны привести к развитию дрожжевой грибковой инфекции у женщин:
- Снижение иммунитета.
- Беременность.
- Эндокринные болезни и сдвиги.
- Тяжелые хронические заболевания.
- Возраст.
Молочница у женщин развивается от сочетания нескольких факторов.
Проявления инфекции и методы диагностики
У женщин симптомы болезни нарастают постепенно. Первым появляется дискомфорт и ощущение зуда и жжения в области наружных половых органов. Выделения из влагалища становятся похожи на творог, с мелкими крупицами. Цвет может быть белый или с оттенком серого. Неприятные ощущения усиливаются, развивается отечность, краснота половых губ. Половой акт становится болезненным. Возможны дизурические расстройства, чувство жжения после мочеиспускания.
Для проведения диагностики необходимо обратиться к гинекологу. После осмотра на кресле врач возьмет мазок из женских половых органов. Его отправляют в лабораторию, где окрашивают специальным методом и микроскопируют.
В мазке у женщин могут быть выявлены клетки дрожжей, которые указывают на острую инфекцию. Гифы и псевдомицелий говорят о том, что грибковая инфекция находится в хронической стадии.
Дополнительно оценивается остальная флора влагалища, это определяет дальнейшую тактику лечения.
В некоторых случаях только мазка недостаточно. Тогда проводят дополнительную диагностику. Культуральный метод необходим в следующих случаях:
- У женщин есть симптомы, но грибок кандида не определяется.
- Хроническая инфекция.
- Для определения устойчивости к антимикотическим препаратам и выбора правильного лечения.
Для этого отделяемое из влагалища наносят на специальную питательную среду и создают условия для роста колоний дрожжевого грибка.
Современным методом диагностики является ПЦР. Этот анализ позволяет определить ДНК кандиды, а также сопутствующую инфекцию, и подобрать подходящие для лечения препараты.
При распространенном кандидозном поражении проводят иммунологические пробы: ИФА, реакции преципитации, агглютинации. Они определяют наличие антител к компонентам гриба.

После подтверждения диагноза молочницы врач порекомендует правильное и эффективное лечение
Терапия грибковой инфекции в домашних условиях
После диагностики обязательно проводят лечение дрожжевого грибка. Самолечение и несоблюдение рекомендаций врача чревато переходом острой формы инфекции в хроническую. Поэтому без консультации врача нельзя выбирать лекарственные препараты.
У женщин лечение включает следующие компоненты:
- Местные препараты.
- Лекарства для приема внутрь.
- Ванночки и обмывания.
- Диета и образ жизни.
Эффективно лечить дрожжевой грибок помогают системные препараты Флуконазол, Итраконазол, Нистатин и их аналоги. Капсулы Флуконазол принимают один раз. Этого достаточно, чтобы избавиться от симптомов острой инфекции. Итраконазол пьют в течение трех дней. Для лечения Нистатином нужно до 7 дней при неосложненной инфекции.
Лечить дрожжевой грибок надо с использованием местных средств. Это различные свечи, кремы и мази от молочницы.
Клотримазол выпускается в форме свечей, крема. Суппозитории назначают на срок до 10 дней. Эффект после использования первого наступает через несколько часов, зуд и жжение уменьшаются. Некоторые женщины, а также при лечении девочек, используют крем Клотримазол. Он безопасен и разрешен даже у беременных.
Часто используют при лечении крем и свечи Пимафуцин. Это препарат с более высокой стоимостью, но хорошей эффективностью. Курс лечения длится до недели. Побочных эффектов у препарата практически нет.
Крем Гинезол высоко эффективен в лечении молочницы. Особенностью является то, что он заключен в одноразовый аппликатор, из которого выдавливается прямо во влагалище. Там он сохраняется на поверхности слизистой в течение 5 дней.
Сочетание грибковой инфекции и микробного воспаления требует назначения комплексных препаратов, которые воздействуют на всю флору. Это вагинальные капсулы Тержинан и Полижинакс. Их особенностью является то, что можно использовать во время менструации.
Лечение грибковой инфекции проводят в домашних условиях. Если это вульвовагинальный кандидоз, то госпитализация и больничный лист не требуются.
Ванночки, спринцевания и обмывания не могут полностью вылечить болезнь, но снимают основные симптомы.

Различные крема, мази и таблетки от молочницы быстро устраняют симптомы заболевания
Для уменьшения зуда и жжения, устранения отека и покраснения используют сидячие ванночки и спринцевания содовым раствором, отваром ромашки и календулы. Для приготовления содового раствора на 0,5 л кипятка берут 1 столовую ложку соды. После растворения раствором обмывают кожу половых органов или садятся в приготовленную остуженную жидкость на 10 минут.
Отвар ромашки самостоятельно готовят дома. На пол-литра воды засыпают 2 столовых ложки сухого сырья, кипятят и остужают до нужной температуры. Используют для подмывания и спринцевания.
Чтобы дома провести спринцевание, нужно приготовить чистую грушу. В нее набирают теплый раствор. Женщина ложится в ванну на спину, осторожно вводит наконечник глубоко во влагалище. Затем аккуратно выдавливает содержимое в половые пути, оно свободно вытекает наружу. Часто проводить спринцевания нельзя. Они изменяют внутреннюю среду, вымывают микрофлору. После таких процедур может развиться дисбактериоз влагалища, который сопровождается резким неприятным запахом.
Чтобы дрожжевой грибок наверняка вылечить, у женщин устраняют причины заболевания. Если имеются гормональные нарушения, их нужно откорректировать. При сахарном диабете его следует хорошо контролировать. Больным с угнетением иммунитета назначают профилактический прием противогрибковых средств. Все хронические болезни подлежат лечению.
Стоит прекратить пользоваться антибактериальным мылом, прокладками для ежедневного использования, тесным бельем из синтетических материалов. Половые отношения на момент лечения прекращают. Рекомендуется лечение двоих половых партнеров, вне зависимости от наличия симптомов у мужчины.
Питание на время лечения и после для профилактики рецидива должно содержать минимум простых углеводов. Ограничивают употребление сладкого, дрожжевой выпечки, сыров, молочных продуктов дрожжевого брожения, вина. Это послужит профилактикой поражения органов грибковой инфекцией.
Заключение
Чтобы избежать развития инфекции, нужно соблюдать правила личной гигиены, не вступать в незащищенные половые акты. Образ жизни определят развитие большинства болезней человека. Если предпочитать здоровую пищу, своевременно лечить болезни внутренних органов, не злоупотреблять антибиотиками, то с вагинальным кандидозом можно и не столкнуться.
prozppp.com
Симптомы и лечение дрожжевого грибка у женщин
Дрожжевой грибок у женщин имеет характерные симптомы — зуд и жжение в области наружных половых органов, поэтому его легко можно диагностировать самостоятельно. Подобные инфекции возникают хотя бы раз в жизни практически у каждой женщины. Заболевание является неопасным для здоровья и не вызывает серьезных последствий, поэтому далеко не каждая заболевшая женщина обращается к врачу. Однако похожие симптомы могут появляться и при других заболеваниях, поэтому с визитом к специалисту лучше не затягивать.

Основные симптомы заболевания
Если дрожжевая инфекция протекает в легкой форме, ее признаки могут отсутствовать. В большинстве случаев при этом заболевании наблюдается зуд и жжение в области влагалища и малых половых губ, отек вульвы, обильные густые выделения из половых путей белого или серого цвета, жжение при мочеиспускании, болевые ощущения при половом акте. Выделений с сильным неприятным запахом при дрожжевой грибковой инфекции обычно не бывает, они могут являться симптомом бактериальных инфекций.
Причины возникновения заболевания
Дрожжеподобные грибы рода кандида в небольших количествах имеются в организме любой здоровой женщины. При определенных условиях начинается активное размножение этих микроорганизмов, приводящее к развитию инфекции. К этому могут приводить такие причины, как ношение слишком тесного нижнего белья из синтетических тканей. Оно препятствует проникновению кислорода к коже и испарению влаги, создавая оптимальную среду для жизнедеятельности и размножения грибка.
Врачи не рекомендуют использовать для интимной гигиены средства, содержащие ароматизаторы и красители, а также спринцеваться. Эти средства нарушают естественную микрофлору, что приводит к усиленному размножению патогенных микроорганизмов. Велика вероятность развития грибковых инфекций и у женщин с избыточным весом, употребляющих большое количество сахара. Инфекция может развиться из-за изменения гормонального фона организма при беременности или приеме гормональных противозачаточных препаратов.
Некоторые женщины могут ощущать симптомы грибковой инфекции в определенные дни менструального цикла, связано это с колебанием концентрации гормонов в крови. У женщин, больных сахарным диабетом, особенно если они не принимают препараты, регулирующие уровень сахара в крови, часто развиваются дрожжевые инфекции. То же самое происходит при заболеваниях, ослабляющих иммунитет. Кандидоз часто возникает на фоне приема стероидных гормонов: чем длительнее курс лечения и выше дозы, тем больше вероятность развития инфекций.
Антибактериальные препараты уничтожают как болезнетворные, так и некоторые полезные бактерии в организме. При длительном приеме этих препаратов начинается активное размножение грибков. Особенно это относится к антибиотикам тетрациклинового ряда. Они нарушают естественную микрофлору кишечника и влагалища, поэтому грибковая инфекция может развиться уже на 5 день их приема. Врачи часто рекомендуют принимать антибактериальные препараты в сочетании с противогрибковыми средствами.
Если признаки грибковой инфекции проявились у женщины в первый раз, она должна обратиться к врачу. Так как подобные симптомы имеют и некоторые другие заболевания, истинную причину их возникновения можно установить только после проведения соответствующих анализов. Если симптомы дрожжевой инфекции появляются не первый раз, ее можно выявить самостоятельно.
Так как дрожжевая инфекция не представляет серьезной опасности для здоровья, можно попробовать вылечить ее стандартными антимикотическими препаратами или дождаться самопроизвольного исчезновения ее симптомов. Исключения составляют случаи ослабления иммунитета такими заболеваниями, как ВИЧ и СПИД. Однако лучше все же обратиться к специалисту, хотя бы для собственного спокойствия. Не стоит оставлять без внимания симптомы, длящиеся более 10 дней или приносящие пациентке существенные неудобства.
Женщина обязательно должна сообщить врачу обо всех имеющихся симптомах и перенесенных ранее инфекционных заболеваниях. Затем проводится осмотр и взятие мазков на анализ. При кандидозе в полученных образцах обнаруживается большое количество дрожжеподобных грибков и лейкоцитов. Это говорит о том, что организм пытается противостоять инфекции. На основании анализов и ставится диагноз, обычно это кандидоз, вызываемый грибками рода кандида.
Лечение дрожжевых инфекций у женщин
Подобные инфекции очень часто проходят и без особого лечения, на это требуется около 10-14 дней. Применение противогрибковых препаратов способно сократить этот срок до 5 дней. Для лечения грибка у женщин можно применять и народные средства — отвар ромашки, крапивы и коры дуба. При грибковых инфекциях рекомендуется употреблять в пищу чеснок, он обладает бактерицидными свойствами и способствует уничтожению патогенных микроорганизмов в кишечнике.
Отвары целебных трав используют для спринцевания и изготовления лечебных тампонов. Хороший эффект дают тампоны, пропитанные маслом чайного дерева, которые вводят во влагалище на ночь. Спринцевание при грибковых инфекциях делать не рекомендуется, оно нарушает естественную микрофлору, что приводит к активному размножению грибков и бактерий. Прием в пищу йогурта с пробиотиками при лечении дрожжевого грибка у женщин существенного эффекта не оказывает.
Народные методы лечения грибка лучше заменить препаратами, отпускающимися без рецепта, например, клотримазол, флуконазол. Свечи и кремы с этими веществами не имеют побочных эффектов, вводятся они на ночь с помощью специальных аппликаторов. Перед применением свечей необходимо вымыть руки с мылом, то же самое нужно сделать и после их введения. Это поможет предотвратить распространение инфекции. Лечение этими средствами длится не более недели, при более длительном применении они способны вызывать раздражение слизистых оболочек.
При протекании инфекции на фоне сахарного диабета или ослабления иммунитета женщине назначаются препараты, содержащие более высокие концентрации активных веществ.
Лечение длится 7-14 дней. Дополнительно рекомендуется принимать флуконазол в виде таблеток. Для лечения грибковых инфекций бывает достаточно 1 таблетки.
При очень частом возникновении инфекции и тяжелом ее течении флуконазол принимают раз в 7 дней на протяжении нескольких месяцев. Длительный прием препарата может вызывать тошноту, диарею, боли в эпигастральной области, неприятный привкус во рту, изжогу, аллергические реакции.
Любое заболевание лучше предотвращать, чем лечить. Поэтому нужно правильно проводить гигиенические процедуры, иногда этого бывает достаточно, чтобы избавиться от дрожжевой инфекции. Обмывать область половых органов рекомендуется не реже 1 раза в день.
Тщательно обтирайтесь полотенцем после душа, так как грибок начинает активно размножаться в складках кожи, если там остается влага.
Белье должно быть сшито из натуральных тканей, позволяющих коже дышать. Ношение белья из нейлона способствует размножению грибка.
После тренировки принимайте душ и переодевайтесь, не следует длительное время находиться в одежде, пропитанной потом. Колготки из синтетических материалов необходимо надевать как можно реже, они плотно прилегают к телу и препятствуют проникновению кислорода к коже. Спать в обтягивающих шортиках не рекомендуется, выбирайте пижаму из натуральных тканей с широкими штанишками. Не используйте ароматизированные средства для интимной гигиены. Они не только способствуют развитию инфекций, но и вызывают раздражение кожи и слизистых.
Ограничьте употребление в пищу продуктов, содержащих дрожжи и сахар. Не допускайте перегрева организма. В летнее время носите одежду из натуральных тканей свободного кроя. Регулярно проветривайте помещение. Не надевайте слишком теплую одежду в зимнее время. Это способствует ослаблению естественных защитных сил организма. Здоровый крепкий сон способствует восстановлению иммунной системы человека. Ложитесь спать и просыпайтесь в одно и тоже время, уделяя сну достаточно времени.
Оцените статью:
(No Ratings Yet) Загрузка…boleznimatki.ru
Лечение дрожжевого грибка у женщин: о чем нужно знать?
Многим женщинам не понаслышке известны неприятные симптомы в виде жжения, зуда в области влагалища и выделений творожистой консистенции со специфическим хлебным запахом. Вызывает их дрожжевая инфекция или как принято называть заболевание – молочница. Большинство не предают проблеме особого значения, относятся к ней легкомысленно. Однако в действительности, она не только доставляет значительный дискомфорт и требует коррективы привычной жизни, в том числе и половой, но может иметь и весьма печальные последствия для здоровья. Особенно это касается женщин детородного возраста, которые планируют беременность. Если лечить молочницу поверхностно, то такое лечение может длиться годами и не давать должного эффекта.
Содержание:
Что представляет собой дрожжевая инфекция?
Семейство дрожжей состоит из около 600 родов, в том числе к нему относится и возбудитель молочницы одноклеточный гриб Candida Albicans. Он один из представительства является виновников мучений многих женщин.
В организме практически каждого человека дрожжевые грибы мирно сожительствуют с многочисленными другими видами микроорганизмов. Дрожжи могут располагаться на слизистых оболочках, на кожных покровах, в пищеварительном тракте и на других участках тела. При этом человек может даже не подозревать об их присутствии. Если организм здоров, то такое сожительство происходит в равновесии и симбиозе.
Как только организм человека в силу каких-то обстоятельств начинает ослабевать, нарушается равновесие мирно уживающихся микроорганизмов, то для развития грибков наступает подходящий момент и созревает благоприятная среда.
В действительности порядка трети взрослого населения планеты страдает от грибковой инфекции. Заболеть грибковой инфекцией может любой человек, независимо от возраста и пола. Однако наиболее актуальна эта проблема именно для женской половины человечества.
Более подробно о грибке узнайте из предложенного видеоматериала.
Причины активизации дрожжевого грибка у женщин
Периоды, когда активизируется жизнедеятельность дрожжевого грибка, могут сигнализировать о том, что в организме женщины нарушен баланс и произошли определенные сбои. Самой благоприятной средой для развития грибковой инфекции или молочницы, является слизистая оболочка влагалища.
Спровоцировать активизацию заболевания и нарушение кислотной среды могут самые разные факторы, среди которых можно отметить:
- прием лекарственных препаратов активного действия, включая антибиотики, гормональные, стероидные и противозачаточные средства;
- ослабленная иммунная система после перенесенных заболеваний, после беременности и родов или ввиду недостаточного и несбалансированного питания;
- неправильно составленный рацион питания с преобладанием жирной пищи и сладкого;
- присутствие в организме паразитов;
- аллергические реакции на различные раздражители;
- систематическое отравление организма токсинами или вредными веществами, которые могут встречаться в воде, еде или окружающей среде;
- частые стрессы, утомляемость;
- гормональные нарушения в организме, например, происходящие во время вынашивания ребенка;
- период менструации, а также непосредственно до и после нее;
- некоторые специфические заболевания, в частности, сахарный диабет, при котором в крови отмечается повышенный уровень сахара;
- злоупотребление вредными привычками, в том числе табакокурением и употреблением алкогольных напитков;
- игнорирование элементарными правилами гигиены.
Любая из этих причин или их сочетание может вызвать развитие молочницы. При этом лечение дрожжевого грибка у женщин должно начинаться с выявления и устранения причины и лишь затем направляться на устранение симптоматики.

Симптомы и клинические проявления
Молочница у женщин в большинстве случаев может протекать безболезненно. Лишь при запущенных стадиях и обширном разрастании грибковой инфекции возможны болевые ощущения, местом локализации которых является нижняя часть живота.
Другими традиционными симптомами дрожжевой инфекции у женщин считаются:
- покраснение слизистой влагалища и наружных половых органов;
- зуд и чувство жжения в области влагалища, порой очень интенсивного характера, усиливающееся во время мочеиспускания, когда на раздраженные участки попадает моча;
- обильные выделения из влагалища белого цвета и творожистой консистенции;
- болезненные ощущения во время полового акта;
- нарушение нормального мочеиспускания.
При затяжной форме дрожжевых инфекций и отсутствии адекватного лечения эаболевание может трансформироваться в хроническую форму с рецидивами и периодами затихания. При такой форме молочницы ко всем симптомам, свойственным для острой стадии, могут присоединяться и некоторые другие.
Из-за постоянного дискомфорта женщина может испытывать чувство агрессии, гнева, тревоги, которые особенно характерны после употребления пищи. После еды может ощущаться усталость, постоянно присутствует желание съесть что-то сладкое или мучное.
Могут наблюдаться симптомы депрессии, свойственны частые перепады настроения и временные периоды затуманенности разума. Женщины с хроническими дрожжевыми инфекциями также испытывают головокружения, повышенную потливость, особенно во время сна, зуд в области анального отверстия, изжоги, постменструальный синдром, чувствительность и болезненность суставов. Грибковые инфекции могут распространяться на область между пальцами ног или на стопы.

Все эти симптомы могут быть хорошо знакомы многим женщинам. Большинство пациентов пытается справиться с заболеванием самостоятельно в домашних условиях, ведь сегодня существует множество средств для лечения молочницы. Однако обращение к специалисту должно быть обязательным, если обнаруживаются сильные интенсивные боли внизу живота, во влагалищных выделениях присутствуют примеси крови, периоды обострения молочницы возобновляются снова, положительного результата лечения не удалось достичь после 2-недельного курса терапии или существуют подозрения на заражение дрожжевой инфекцией половым путем.
Несмотря на специфическую симптоматику дрожжевых инфекций у женщин, самолечение может не принести должного результата, поэтому проконсультироваться со специалистом будет не лишним.
Дрожжевой грибок и беременность
Многие женщины именно в период беременности впервые столкнулись с такой проблемой как молочница. В данном случае возбудитель воспалительного заболевания — дрожжевой гриб рода кандида – начинает активно действовать ввиду гормональной перестройки организма будущей мамы. Кроме того, ослабленный в период вынашивания ребенка иммунитет не может в полной мере справляться с инфекциями. Именно эти причины провоцируют у беременных женщин заболевание в 2 раза чаще, чем у не беременных.
Во время планирования беременности женщина должна обязательно позаботиться о лечении всех хронических заболеваний, ведь прием определенной группы препаратов в данный период жизни противопоказан.
Что касается молочницы, то при беременности она классифицируется как достаточно серьезное и опасное заболевание.
Дело в том, что во время родовой деятельности, ребенок, перемещаясь по родовым путям мамы, может заразиться инфекцией. Дрожжевая инфекция может поражать слизистую рта новорожденного и многие другие органы, создавая значительный дискомфорт и серьезную угрозу здоровью.
Таким образом, посещение гинеколога и проведение исследования на предмет такого заболевания как молочница для женщин очень важен еще на стадии планирования беременности. Это позволит избежать заражения плода и воздействия на внутриутробное развитие ребенка с помощью препаратов для лечения грибковых инфекций.

Методы исследования грибковых инфекций у женщин
При первичном появлении симптомов дрожжевой инфекции и отсутствии должного опыта лечения лучше обратиться за квалифицированной помощью к гинекологу. Только опытный специалист с помощью специальных исследований и визуального осмотра сможет не только поставить диагноз, но и дифференцировать заболевание от других нарушений, протекающих с аналогичными симптомами.
Основной способ определения молочницы – исследования образца вагинальных выделений. При кандидозе результаты анализа будут свидетельствовать о повышенном содержании самого дрожжевого грибка, а также борющихся с заболеванием белых кровяных телец.
Консультация специалиста и периодические медицинские обследования у гинеколога должны стать нормой для всех женщин, особенно для тех, кто планирует беременность. Это поможет своевременно начать лечение заболевания и не дать ему перейти в хроническую форму, а также осложнить беременность.
Методы лечения дрожжевого грибка у женщин
Каждая женщина должна знать, что вылечить молочницу полностью и навсегда очень непросто. Лечение должно быть комплексным и занять достаточно длительное время. Сегодня для лечения дрожжевых инфекций существует множество фармакологических препаратов, в том числе, мазей, свечей и вагинальных таблеток, а также эффективны в отношении заболевания некоторые методы народной медицины.
Особенно приемлемы народные средства для лечения кандидоза у беременных женщин, использование фармакологических препаратов для которых противопоказано.
Традиционная медикаментозная терапия
Лечение пациента обычно начинается с выяснения причины, спровоцировавшей молочницу. Устранение провоцирующих факторов является обязательным условием эффективного лечения. Применение традиционных фармакологических препаратов местного и системного действия будет направлено на подавление грибковой инфекции и симптоматическое лечение.
Наиболее распространенными препаратами, эффективно действующими в отношении грибов кандида, считают Пимафуцин, Клотримазол, Нистатин, Леворин, Флюконазол, Низорал и другие. Их можно приобрести в любой аптеке. Перед применением обязательно следует ознакомиться с инструкцией и следовать всем рекомендациям и дозировкам, если другого не назначил лечащий врач.

Лечение молочницы народными методами
В народной медицине для лечения грибковых инфекций у женщин применяются травы и сборы, которые оказывают противовоспалительное, противозудное, антибактериальное и вяжущее действие. Среди таковых следует отметить цветы ромашки, чистотел, трава тысячелистника, спорыша, березовые почки, листья крапивы, шишки можжевельника, кору дуба и некоторые другие.
Все эти травы можно найти в аптеке. Из них в домашних условиях можно приготовить отвары для спринцевания и ванночек. С их помощью можно приостановить процесс развития патологических грибков, однако вылечить само заболевание на практике невозможно. В этой связи рекомендуется использовать народные средства в качестве вспомогательных к основному традиционному лечению.
Заболевание, вызванное дрожжевым грибком у женщин, как и ряд других легче предупредить, нежели излечить. Для профилактики молочницы рекомендуется соблюдать правила личной гигиены, правильно питаться, делая упор на овощи и фрукты, использовать нижнее белье из натуральных гипоаллергенных тканей, поддерживать нормальную микрофлору кишечника, систематически проходить осмотры у гинеколога, бороться с вредными привычками и поддерживать здоровый образ жизни. Если заболевания не удалось избежать, лучше начать его лечение на ранней стадии и обязательно проконсультироваться со специалистом.
vekzhivu.com
www.medhelp-home.ru

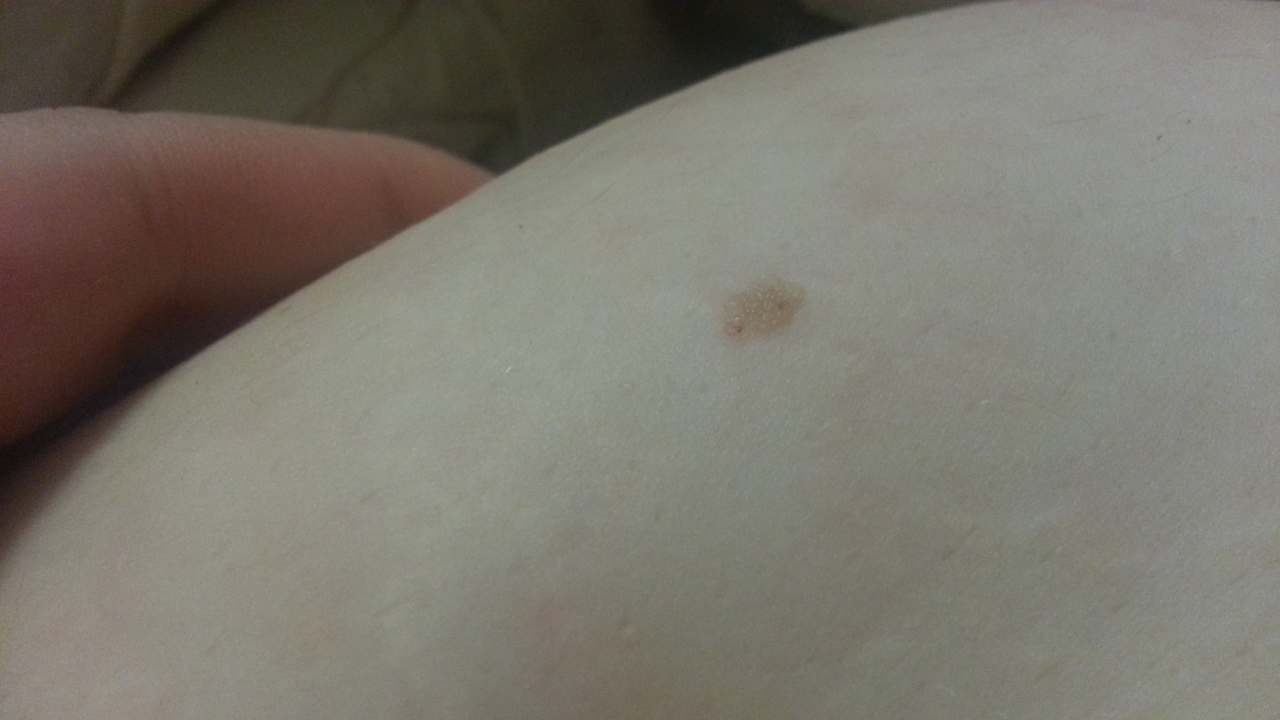

 В зависимости от того, к какой группе относится препарат «разжижающий кровь», контролировать нужно разные звенья коагулограммы. Периодичность контроля, коррекцию принимаемой дозы препарата и рекомендации по изменению образа жизни, прежде всего питания, вам даст лечащий врач.
В зависимости от того, к какой группе относится препарат «разжижающий кровь», контролировать нужно разные звенья коагулограммы. Периодичность контроля, коррекцию принимаемой дозы препарата и рекомендации по изменению образа жизни, прежде всего питания, вам даст лечащий врач.
 Связано это чаще всего со специфическим поражением сосудов разного калибра. Помимо кожных проявлений для этой группы болезней характерны различные поражения суставов с нарушением их функции, лихорадка, миалгии (мышечная боль), невынашивание беременности, бесплодие.
Связано это чаще всего со специфическим поражением сосудов разного калибра. Помимо кожных проявлений для этой группы болезней характерны различные поражения суставов с нарушением их функции, лихорадка, миалгии (мышечная боль), невынашивание беременности, бесплодие.

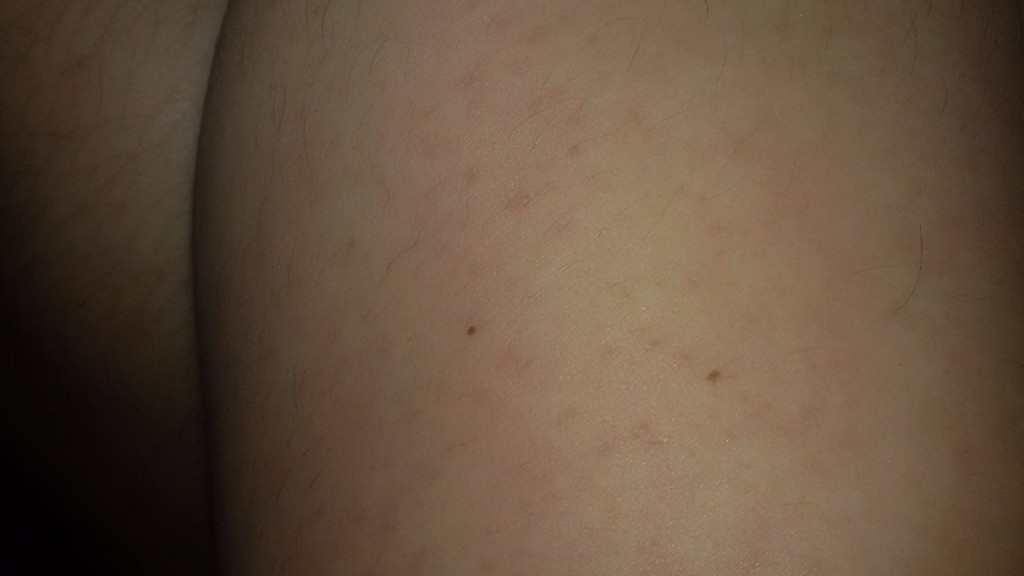
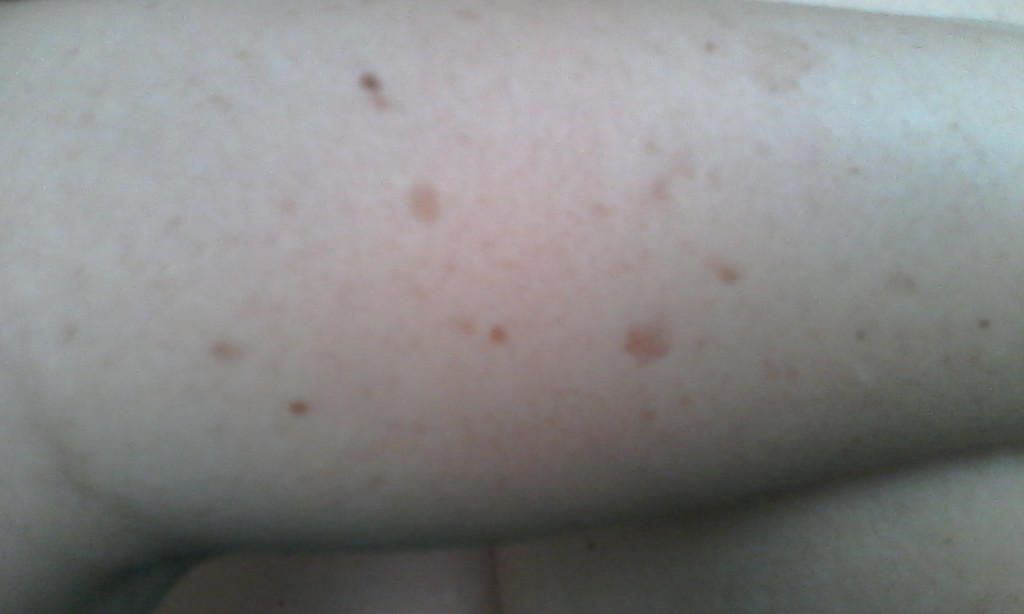 Rheumatoid factor (RF).
Краткая характеристика определяемого вещества Ревматоидный фактор
Антитела к собственным иммуноглобулинам класса G.
Аутоантитела (обычно относящиеся к классу IgM), реагирующие в качестве ауто…
Rheumatoid factor (RF).
Краткая характеристика определяемого вещества Ревматоидный фактор
Антитела к собственным иммуноглобулинам класса G.
Аутоантитела (обычно относящиеся к классу IgM), реагирующие в качестве ауто…
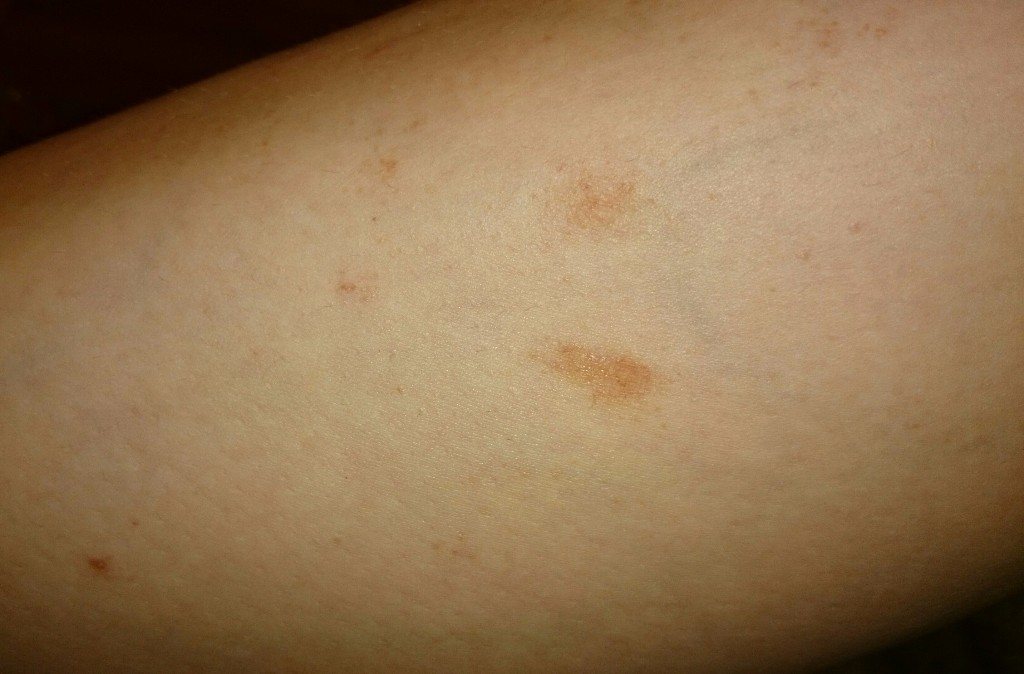

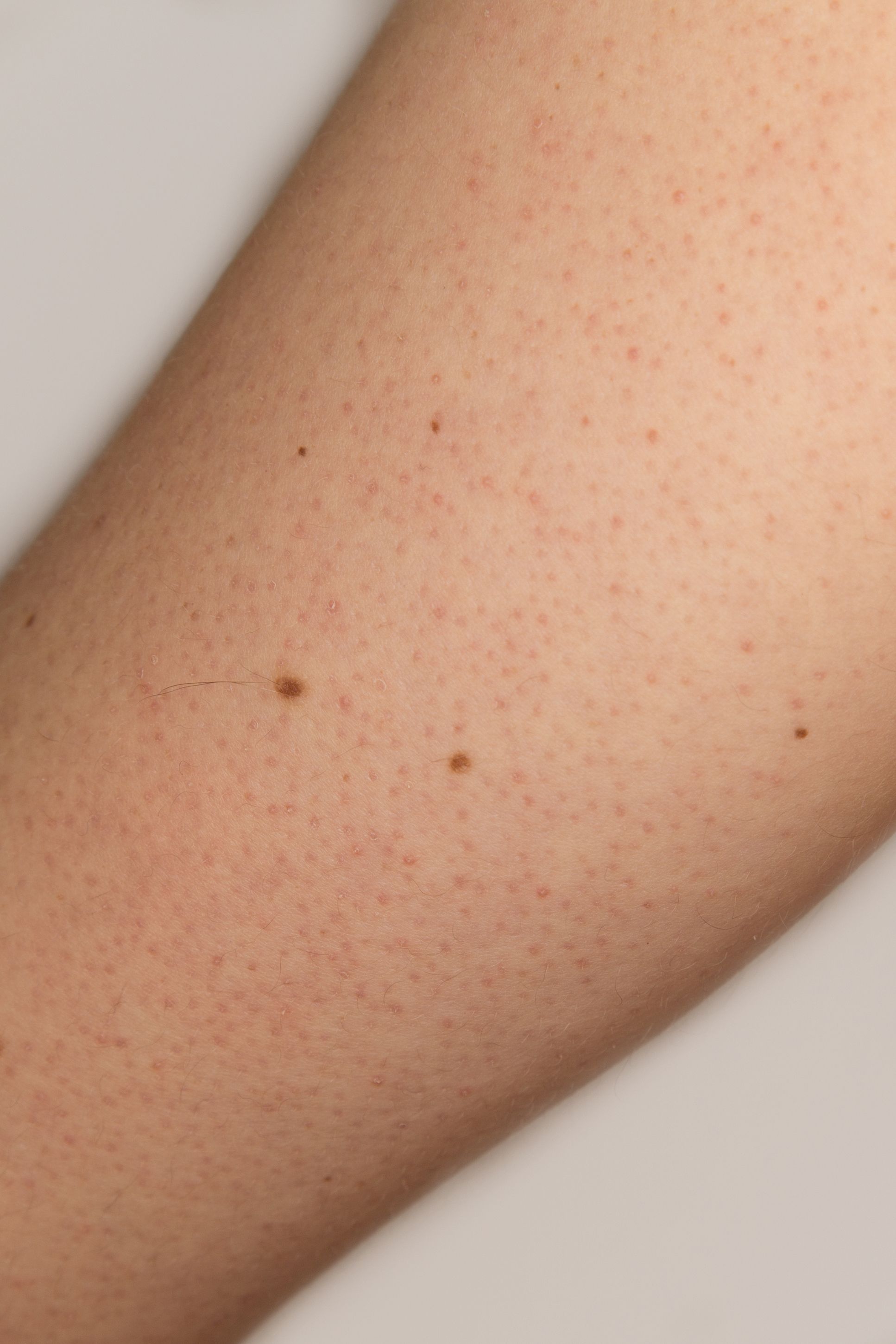


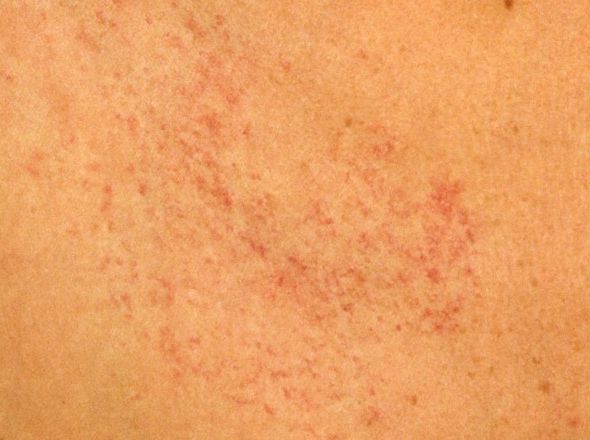 Так что если вы заметили на теле подобные образования, сразу же стоит выяснить, почему они появились.
Так что если вы заметили на теле подобные образования, сразу же стоит выяснить, почему они появились. Возможно, в вашем организме не хватает обычного витамина К или аскорбиновой кислоты. Как результат, из-за авитаминоза сосуды становятся тонкими, хрупкими, а капилляры легко ломаются и повреждаются, достаточно слегка ударить по коже. После этого происходит микрокровоизлияние, а на поверхности образуется буроватая точка. При сильной нехватке витаминов капилляры могут травмироваться даже без особых причин. Спустя пару дней после появления дефекты исчезают самостоятельно. Но тем, кто все же не желает постоянно ходить с такими пятнами на теле, следует лечиться.
Возможно, в вашем организме не хватает обычного витамина К или аскорбиновой кислоты. Как результат, из-за авитаминоза сосуды становятся тонкими, хрупкими, а капилляры легко ломаются и повреждаются, достаточно слегка ударить по коже. После этого происходит микрокровоизлияние, а на поверхности образуется буроватая точка. При сильной нехватке витаминов капилляры могут травмироваться даже без особых причин. Спустя пару дней после появления дефекты исчезают самостоятельно. Но тем, кто все же не желает постоянно ходить с такими пятнами на теле, следует лечиться. Гемангиома – это довольно серьезная причина, почему стоит обращаться в поликлинику. Доброкачественная сосудистая опухоль не пройдет сама по себе. Нет, она не представляет никакой опасности для вашей жизни, как, в принципе, и родинки. Просто это эстетически выглядит некрасиво. А ведь разрастаться они могут до пары сантиметров в диаметре. Но обычно они не превышают 2 – 3 мм.
Гемангиома – это довольно серьезная причина, почему стоит обращаться в поликлинику. Доброкачественная сосудистая опухоль не пройдет сама по себе. Нет, она не представляет никакой опасности для вашей жизни, как, в принципе, и родинки. Просто это эстетически выглядит некрасиво. А ведь разрастаться они могут до пары сантиметров в диаметре. Но обычно они не превышают 2 – 3 мм. Резко появились точки, которых ранее не было? Стоит также проверить печень и поджелудочную железу, так как пятна на теле могут быть симптомом того, что что-то с вашими органами не так. Нередко они появляются при панкреатите и гепатите, особенно в период обострения.
Резко появились точки, которых ранее не было? Стоит также проверить печень и поджелудочную железу, так как пятна на теле могут быть симптомом того, что что-то с вашими органами не так. Нередко они появляются при панкреатите и гепатите, особенно в период обострения. То же самое касается и места дислокации. У кого-то она располагается только на руках, ногах или лице, у других распространяется по всему телу. В данном случае поможет только опытный специалист.
То же самое касается и места дислокации. У кого-то она располагается только на руках, ногах или лице, у других распространяется по всему телу. В данном случае поможет только опытный специалист.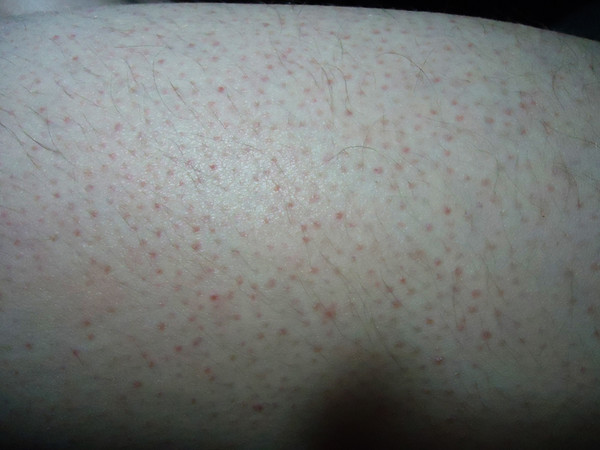 В дальнейшем могут появиться серьезные осложнения.
В дальнейшем могут появиться серьезные осложнения.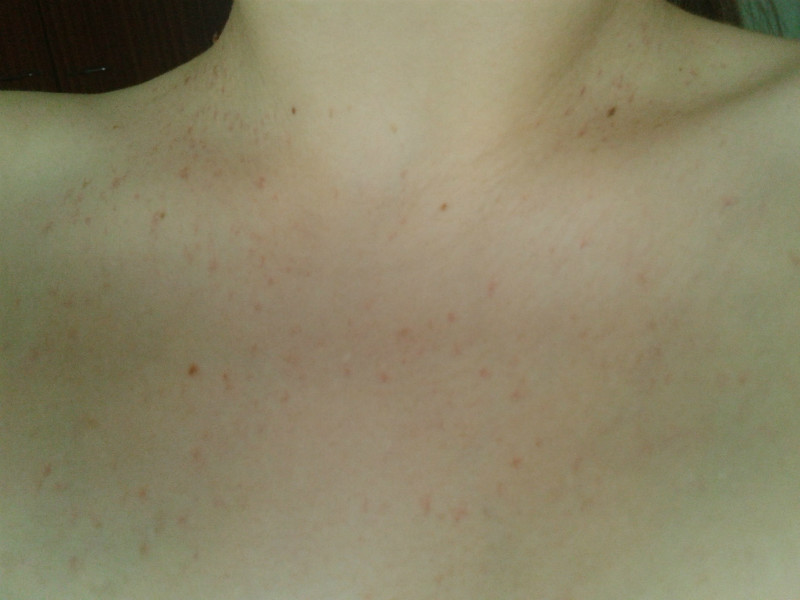 Никаких пляжей и соляриев! И конечно же, стоит обзавестись специальными кремами, защищающими от воздействия УФ. Наносить нужно их каждый раз, как вы планируете покинуть помещение.
Никаких пляжей и соляриев! И конечно же, стоит обзавестись специальными кремами, защищающими от воздействия УФ. Наносить нужно их каждый раз, как вы планируете покинуть помещение. Если вы делали эпиляцию у начинающего мастера, то их может быть достаточно много.
Если вы делали эпиляцию у начинающего мастера, то их может быть достаточно много.
 Тогда они напоминают не кровоподтеки, а, скорее, кожную аллергию. Кстати, аллергия тоже может приводить к появлению красных точек на теле, причем в этом случае они будут иметь разную локализацию. Отличить аллергическое заболевание проще всего по наличию зуда, но и консультация врача здесь не помещает.
Тогда они напоминают не кровоподтеки, а, скорее, кожную аллергию. Кстати, аллергия тоже может приводить к появлению красных точек на теле, причем в этом случае они будут иметь разную локализацию. Отличить аллергическое заболевание проще всего по наличию зуда, но и консультация врача здесь не помещает.
 Пару раз она даже притворялась больной, чтобы работать из дома.
Пару раз она даже притворялась больной, чтобы работать из дома. Обычно розацеа появляется у людей в возрасте от 30 до 50 лет и, по-видимому, заболевание в большей степени распространено среди женщин, мужчины часто имеют более серьезные симптомы.
Обычно розацеа появляется у людей в возрасте от 30 до 50 лет и, по-видимому, заболевание в большей степени распространено среди женщин, мужчины часто имеют более серьезные симптомы.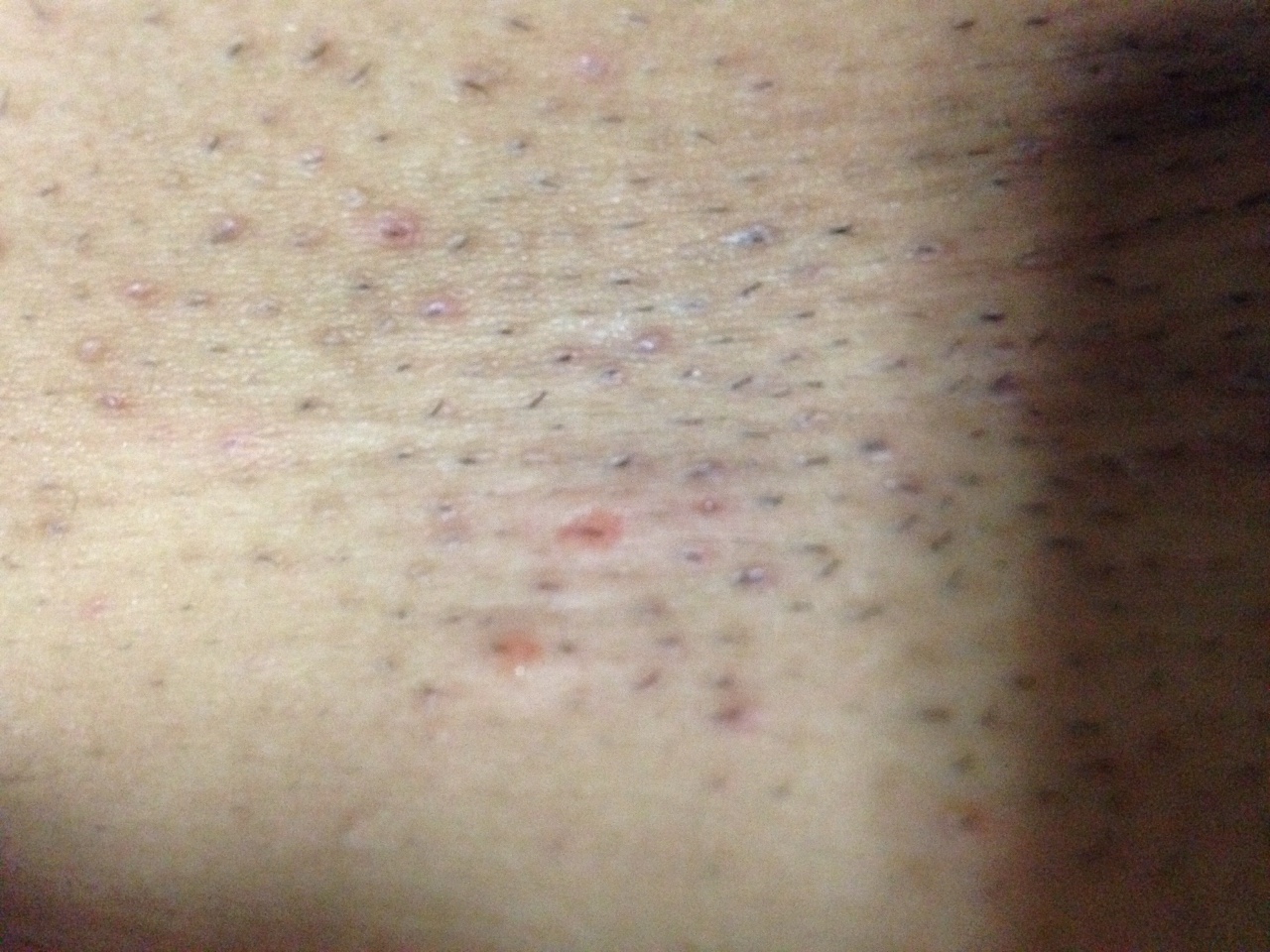

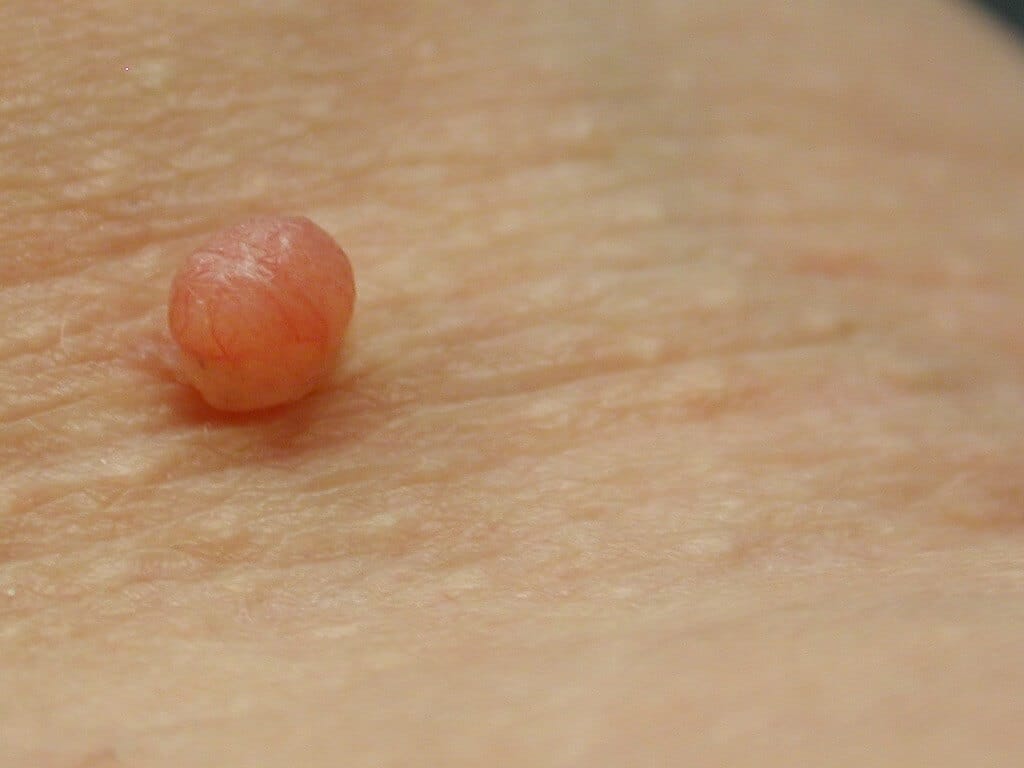
 — Высыпания обычно появляются позже, уже после респираторных симптомов этого заболевания, поэтому это не очень хороший метод диагностики пациентов».
— Высыпания обычно появляются позже, уже после респираторных симптомов этого заболевания, поэтому это не очень хороший метод диагностики пациентов». Возникают до появления каких-либо других симптомов и отмечены в 9% случаев у пациентов среднего возраста; сохраняются в течение 10 дней.
Возникают до появления каких-либо других симптомов и отмечены в 9% случаев у пациентов среднего возраста; сохраняются в течение 10 дней.
 Российские врачи рассказали «Известиям» о семи видах высыпаний, которые могут быть связаны с патогеном. В некоторых случаях это первый сигнал заражения SARS-CoV-2, поэтому дерматологам необходимо особенно внимательно относиться к своим пациентам в период пандемии. Кроме того, более серьезные кожные проявления отмечены при тяжелом течении болезни, то есть их можно использовать и для диагностики стадии заболевания.
Российские врачи рассказали «Известиям» о семи видах высыпаний, которые могут быть связаны с патогеном. В некоторых случаях это первый сигнал заражения SARS-CoV-2, поэтому дерматологам необходимо особенно внимательно относиться к своим пациентам в период пандемии. Кроме того, более серьезные кожные проявления отмечены при тяжелом течении болезни, то есть их можно использовать и для диагностики стадии заболевания.
 Пирогова и РУДН изучили патологии кожи, связанные с коронавирусной инфекцией. В целом их можно разделить на семь категорий, сообщила «Известиям» доцент кафедры кожных и венерических болезней факультета повышения квалификации медицинских работников РУДН Ольга Жукова.
Пирогова и РУДН изучили патологии кожи, связанные с коронавирусной инфекцией. В целом их можно разделить на семь категорий, сообщила «Известиям» доцент кафедры кожных и венерических болезней факультета повышения квалификации медицинских работников РУДН Ольга Жукова.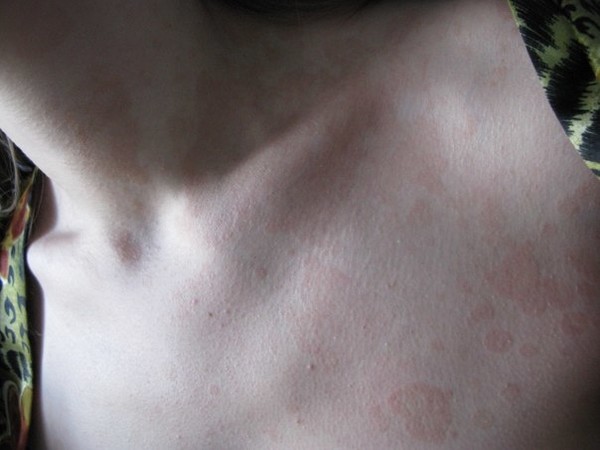

 Так испанские врачи описывают, возможно, новый симптом коронавирусной инфекции.
Так испанские врачи описывают, возможно, новый симптом коронавирусной инфекции.


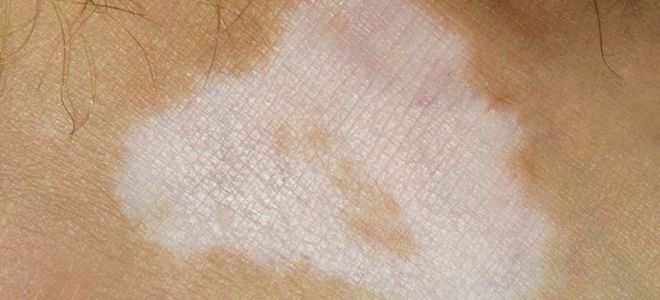 Другие симптомы включают усталость, жар и мышечные боли.
Другие симптомы включают усталость, жар и мышечные боли. Другие симптомы включают высокую температуру, озноб, сильную головную боль, мышечные боли, тошноту и рвоту.
Другие симптомы включают высокую температуру, озноб, сильную головную боль, мышечные боли, тошноту и рвоту.
 Более серьезные причины включают менингит и лейкоз.
Более серьезные причины включают менингит и лейкоз.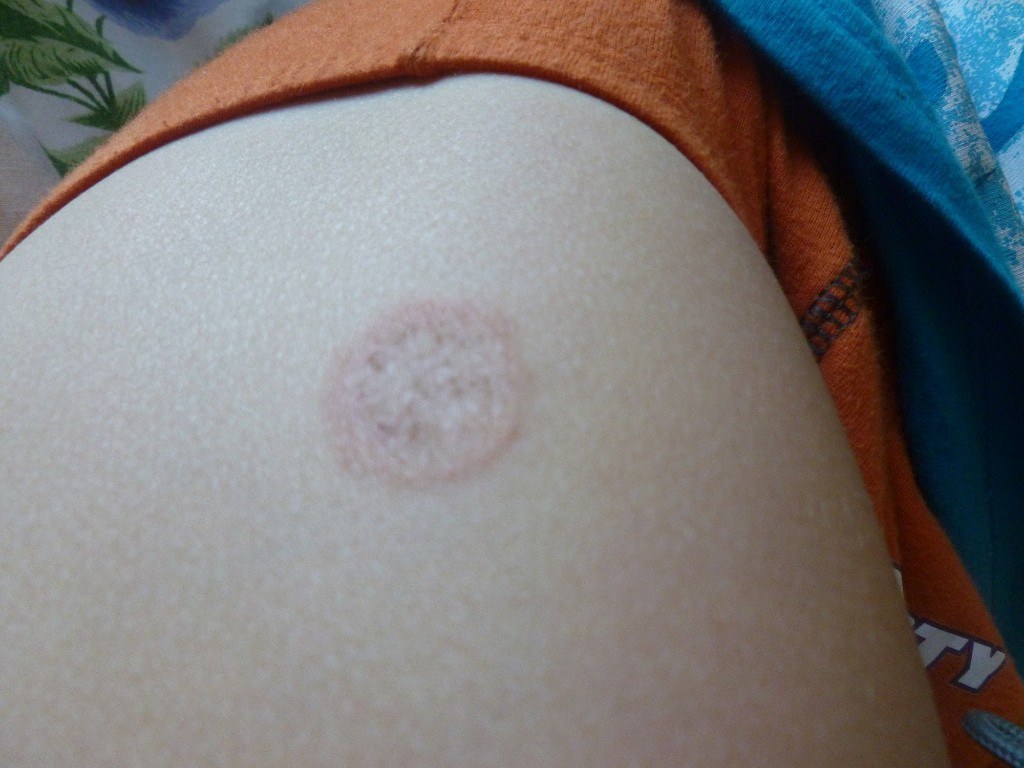 Аллергены и аллергические состояния, которые могут вызывать красные пятна, включают:
Аллергены и аллергические состояния, которые могут вызывать красные пятна, включают: Они включают:
Они включают: Незудящее пятно может сильно отличаться от того, что мы считаем «нормальной» сыпью или вспышкой, и часто может возникать по той же причине, что и зудящее пятно.
Незудящее пятно может сильно отличаться от того, что мы считаем «нормальной» сыпью или вспышкой, и часто может возникать по той же причине, что и зудящее пятно. Обычно это проявляется в виде шишек на коже, которые часто становятся красными или опухшими.
Обычно это проявляется в виде шишек на коже, которые часто становятся красными или опухшими. Реакция может быть на пищу, пыльцу или другие аллергены в воздухе, косметику, средства по уходу за кожей, стиральный порошок или целый ряд других раздражителей. Врач может провести патч-тест, чтобы определить, какие аллергены вызывают реакцию на вашей коже .
Реакция может быть на пищу, пыльцу или другие аллергены в воздухе, косметику, средства по уходу за кожей, стиральный порошок или целый ряд других раздражителей. Врач может провести патч-тест, чтобы определить, какие аллергены вызывают реакцию на вашей коже .
 Комары — частые виновники, но если вы просыпаетесь с небольшими красными шишками, это может быть признаком постельных клопов .
Комары — частые виновники, но если вы просыпаетесь с небольшими красными шишками, это может быть признаком постельных клопов . Обязательно проконсультируйтесь с врачом, если вы не уверены в наличии на своем теле шишки или пятна, которое:
Обязательно проконсультируйтесь с врачом, если вы не уверены в наличии на своем теле шишки или пятна, которое: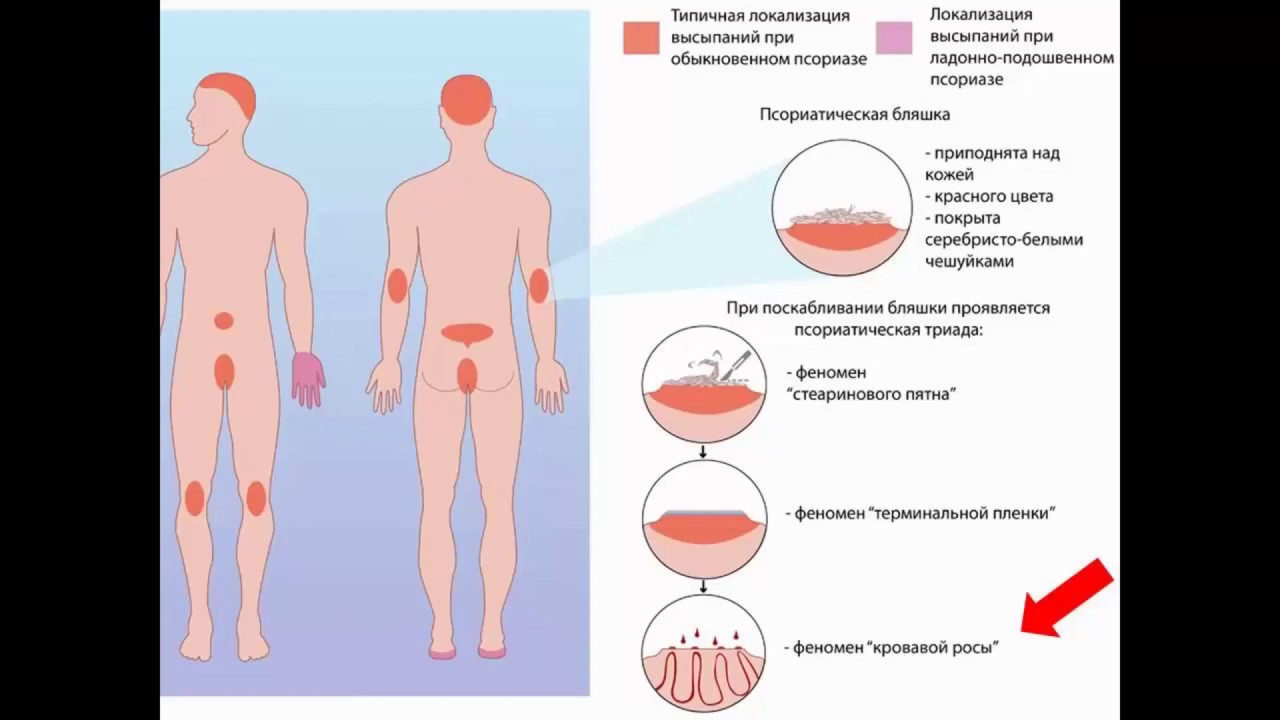
 Согласно одному исследованию, опубликованному в журнале « American Family Physician », они встречаются у 50 процентов взрослых.
Согласно одному исследованию, опубликованному в журнале « American Family Physician », они встречаются у 50 процентов взрослых. Если человек оказывает на них давление, они обычно не бледнеют и не бледнеют.
Если человек оказывает на них давление, они обычно не бледнеют и не бледнеют.
 Есть четыре распространенных варианта лечения ангиом.
Есть четыре распространенных варианта лечения ангиом. Электродесикация обычно оставляет небольшой белый рубец.
Электродесикация обычно оставляет небольшой белый рубец.
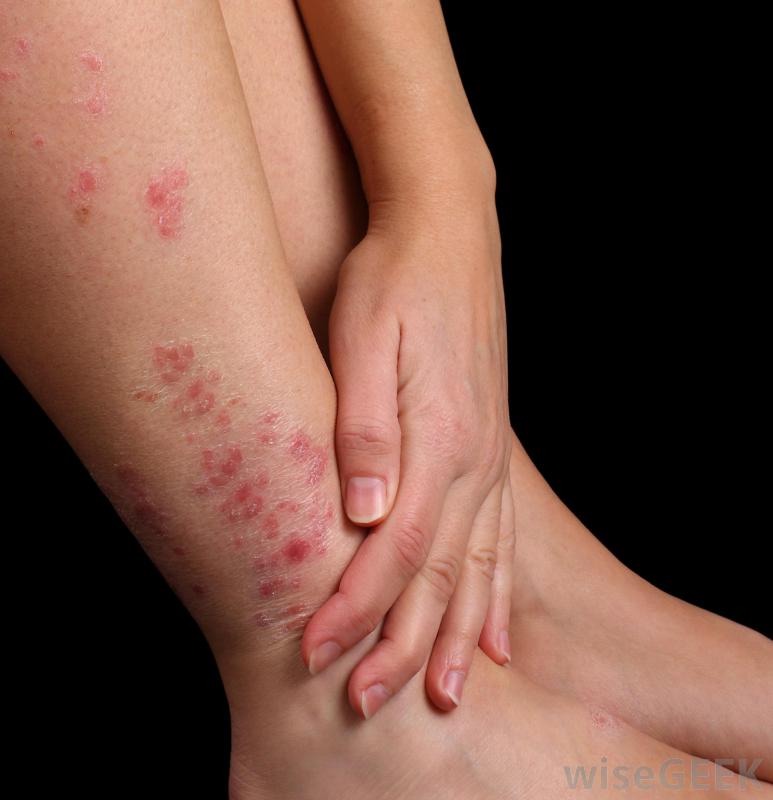 Однако нет никаких научных доказательств того, что какие-либо из этих природных растворов эффективны.
Однако нет никаких научных доказательств того, что какие-либо из этих природных растворов эффективны.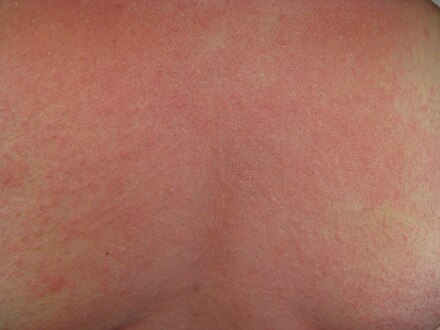

 петехий.Лекарства, которые могут вызывать петехии как побочный эффект, включают:
петехий.Лекарства, которые могут вызывать петехии как побочный эффект, включают:
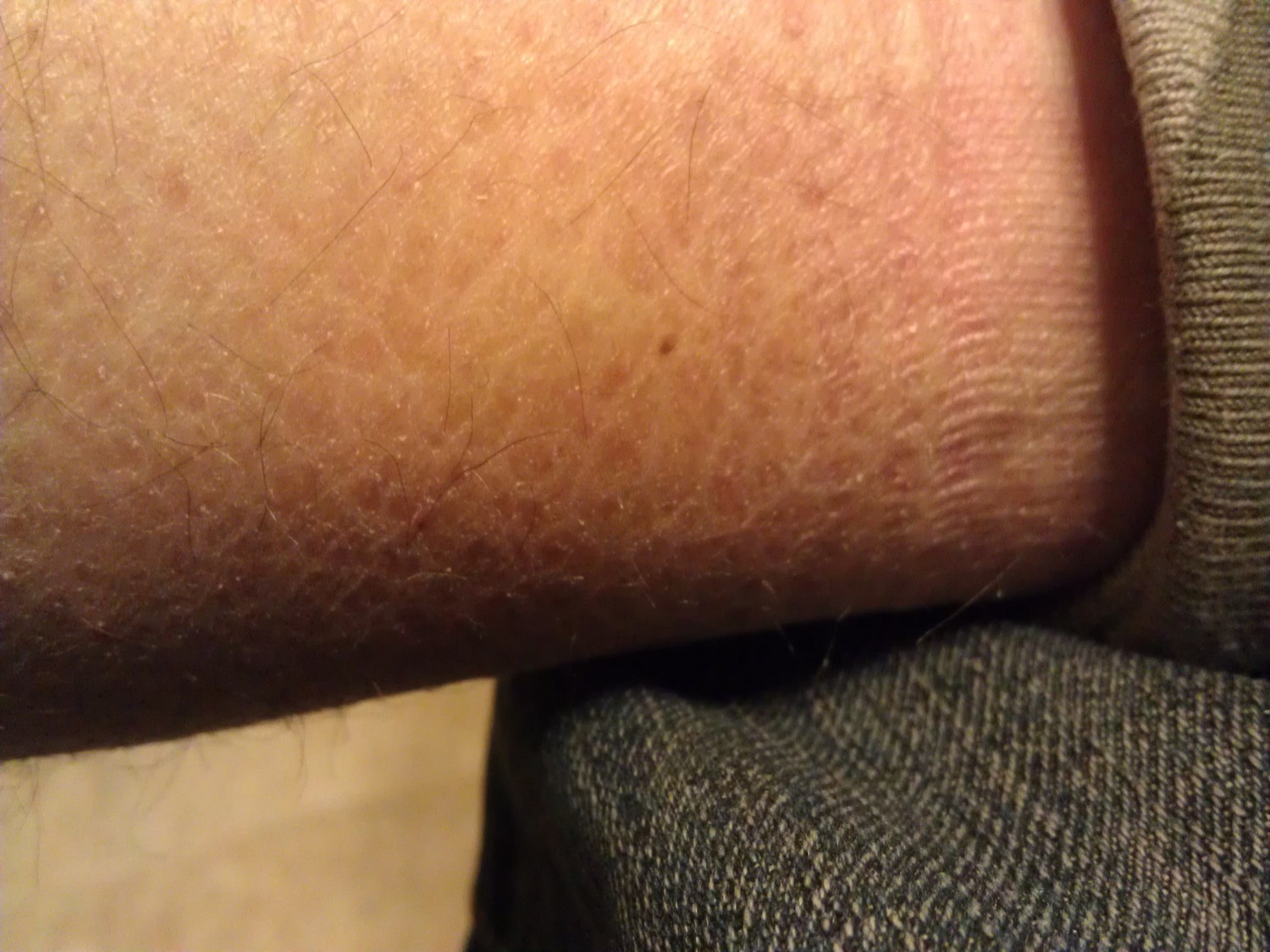
 Кровь просачивается в ткани под кожей и вызывает черно-синий цвет. По мере заживления синяков (ушибов) обычно в течение 2–4 недель они часто меняют цвет, в том числе пурпурно-черный, красновато-синий или желтовато-зеленый. Иногда область синяка распространяется вниз по телу в направлении силы тяжести. Синяк на ноге обычно заживает дольше, чем синяк на лице или руках.
Кровь просачивается в ткани под кожей и вызывает черно-синий цвет. По мере заживления синяков (ушибов) обычно в течение 2–4 недель они часто меняют цвет, в том числе пурпурно-черный, красновато-синий или желтовато-зеленый. Иногда область синяка распространяется вниз по телу в направлении силы тяжести. Синяк на ноге обычно заживает дольше, чем синяк на лице или руках.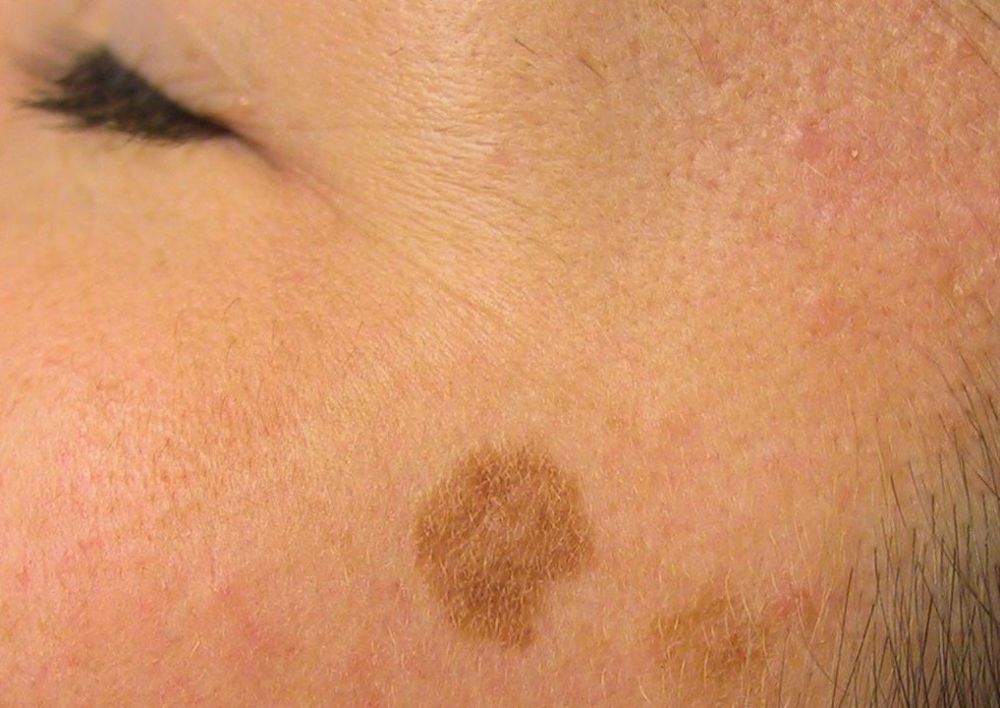 С возрастом кожа становится менее эластичной и тонкой, потому что под кожей становится меньше жира. Амортизирующий эффект кожи уменьшается по мере уменьшения подкожного жира. Эти изменения, наряду с повреждением кожи от воздействия солнца, вызывают легкое разрушение кровеносных сосудов. При разрыве кровеносных сосудов возникает синяк.
С возрастом кожа становится менее эластичной и тонкой, потому что под кожей становится меньше жира. Амортизирующий эффект кожи уменьшается по мере уменьшения подкожного жира. Эти изменения, наряду с повреждением кожи от воздействия солнца, вызывают легкое разрушение кровеносных сосудов. При разрыве кровеносных сосудов возникает синяк. Сообщите об этом виде синяков и обратитесь за помощью, чтобы предотвратить дальнейшее насилие.
Сообщите об этом виде синяков и обратитесь за помощью, чтобы предотвратить дальнейшее насилие.














































 Как избавиться от черных точек? Супер маска в домашних условиях
Как избавиться от черных точек? Супер маска в домашних условиях














 Под правым ребром и поясницей человек чувствует дискомфорт. Боль, которая сначала возникает при нагрузке, усиливается и учащается. Иногда немного повышается температура. Таким способом организм реагирует на токсические вещества, выделяемые опухолью. К слабости добавляется потеря аппетита, уменьшение массы тела. Печень уплотняется и увеличивается. Кожа отчетливо желтеет.
Под правым ребром и поясницей человек чувствует дискомфорт. Боль, которая сначала возникает при нагрузке, усиливается и учащается. Иногда немного повышается температура. Таким способом организм реагирует на токсические вещества, выделяемые опухолью. К слабости добавляется потеря аппетита, уменьшение массы тела. Печень уплотняется и увеличивается. Кожа отчетливо желтеет.


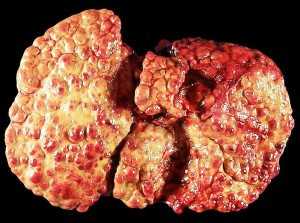 Основную причину поражения печени раковыми клетками, так же как и при других видах онкологических заболеваний, до сих пор установить не удалось.
Основную причину поражения печени раковыми клетками, так же как и при других видах онкологических заболеваний, до сих пор установить не удалось. Последняя стадия рака печени выставляется, когда опухоль распространяется на большую часть органа и метастазирует в другие части тела.
Последняя стадия рака печени выставляется, когда опухоль распространяется на большую часть органа и метастазирует в другие части тела.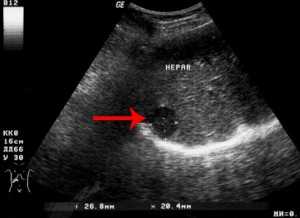 При подозрении на рак печени пациенту назначается ряд инструментальных обследований, к ним относят:
При подозрении на рак печени пациенту назначается ряд инструментальных обследований, к ним относят: Печень является уникальным органом, который очищает кровь от различных токсинов. Вот почему, когда в человеческом организме появляется злокачественное образование, его клетки с кровью нередко проникают в печень, вызывая метастазы, иначе говоря, вторичные опухоли.
Печень является уникальным органом, который очищает кровь от различных токсинов. Вот почему, когда в человеческом организме появляется злокачественное образование, его клетки с кровью нередко проникают в печень, вызывая метастазы, иначе говоря, вторичные опухоли.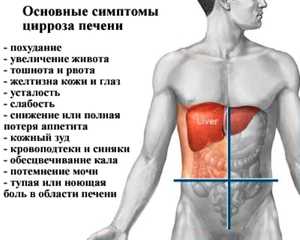 Цирроз печени диагностируют в основном у людей, злоупотребляющих алкогольными напитками. Крупноузловая форма такой болезни является самой опасной. В узлах гепатоцитов образуются благоприятные условия для развития злокачественного образования.
Цирроз печени диагностируют в основном у людей, злоупотребляющих алкогольными напитками. Крупноузловая форма такой болезни является самой опасной. В узлах гепатоцитов образуются благоприятные условия для развития злокачественного образования. Генетическая предрасположенность также влияет на возникновение злокачественного образования. В данной ситуации надо постоянно обследоваться на предмет наличия раковых клеток, особенно при обнаружении симптомов болезни.
Генетическая предрасположенность также влияет на возникновение злокачественного образования. В данной ситуации надо постоянно обследоваться на предмет наличия раковых клеток, особенно при обнаружении симптомов болезни. Злокачественное образование на данной стадии только возникло, поэтому проникнуть в сосуды еще не успело. Размер ее варьируется, но опухоль, как правило, поражает не больше четверти органа. Вот почему трудно выявить рак печени I степени.
Злокачественное образование на данной стадии только возникло, поэтому проникнуть в сосуды еще не успело. Размер ее варьируется, но опухоль, как правило, поражает не больше четверти органа. Вот почему трудно выявить рак печени I степени. Является самой тяжелой степенью. В этом случае большая часть печени поражена раком, к тому же метастазы начинают разрастаться по организму, затрагивая через кровоток остальные органы. Больные с раком IV степени могут прожить максимум 5 лет, хотя это случается довольно редко. Если заболевание быстро прогрессирует, то уже спустя несколько месяцев наступает летальный исход.
Является самой тяжелой степенью. В этом случае большая часть печени поражена раком, к тому же метастазы начинают разрастаться по организму, затрагивая через кровоток остальные органы. Больные с раком IV степени могут прожить максимум 5 лет, хотя это случается довольно редко. Если заболевание быстро прогрессирует, то уже спустя несколько месяцев наступает летальный исход. ТАХЭ (трансартериальная химиоэмболизация) — процедура терапии опухоли. В процессе этого метода в артерию ноги вводится катетер, который аккуратно продвигают к сосуду кровеносной системы в область новообразования.
ТАХЭ (трансартериальная химиоэмболизация) — процедура терапии опухоли. В процессе этого метода в артерию ноги вводится катетер, который аккуратно продвигают к сосуду кровеносной системы в область новообразования. Для лечения рака печени можно использовать прополис. Он замедляет размножение раковых клеток и помогает организму восстановить свои силы. Также применяют мазь из спор веселки, смешанную с разогретым маслом прополиса. Используют ее в виде повязок. А вот дать шанс на излечение даже безнадежно больным может спиртовая настойка болиголова.
Для лечения рака печени можно использовать прополис. Он замедляет размножение раковых клеток и помогает организму восстановить свои силы. Также применяют мазь из спор веселки, смешанную с разогретым маслом прополиса. Используют ее в виде повязок. А вот дать шанс на излечение даже безнадежно больным может спиртовая настойка болиголова. При этом возросла частота обтурационной толстокишечной непроходимости опухолевой этиологии. В 75-80% случаев причиной возникновения механической кишечной непроходимости является спаечный процесс брюшной полости. Несмотря на эволюцию взглядов на этиологию и патогенез ОКН, развитие современных методов диагностики, совершенствование хирургических технологий и реанимационно-анестезиологического пособия, послеоперационная летальность колеблется от 10% до 25%. Наибольший процент послеоперационной летальности при ОКН приходится на возраст до 5 лет и старше 65 лет.
При этом возросла частота обтурационной толстокишечной непроходимости опухолевой этиологии. В 75-80% случаев причиной возникновения механической кишечной непроходимости является спаечный процесс брюшной полости. Несмотря на эволюцию взглядов на этиологию и патогенез ОКН, развитие современных методов диагностики, совершенствование хирургических технологий и реанимационно-анестезиологического пособия, послеоперационная летальность колеблется от 10% до 25%. Наибольший процент послеоперационной летальности при ОКН приходится на возраст до 5 лет и старше 65 лет. Динамическая (функциональная) непроходимость (12%):
Динамическая (функциональная) непроходимость (12%): Инвагинация
Инвагинация Наиболее часто употребляемой в ургентной колопроктологии является классификация, разработанная в НИИ колопроктологии РАМН. Согласно предлагаемой классификации различают 3 степени выраженности толстокишечной непроходимости:
Наиболее часто употребляемой в ургентной колопроктологии является классификация, разработанная в НИИ колопроктологии РАМН. Согласно предлагаемой классификации различают 3 степени выраженности толстокишечной непроходимости: Общее состояние относительно удовлетворительное. Заметны симптомы интоксикации. Опухоль суживает просвет кишки до 1 см. При рентгенологическом исследовании ободочная кишка расширена, заполнена кишечным содержимым. Могут определяться отдельные уровни жидкости (чаши Клойбера).
Общее состояние относительно удовлетворительное. Заметны симптомы интоксикации. Опухоль суживает просвет кишки до 1 см. При рентгенологическом исследовании ободочная кишка расширена, заполнена кишечным содержимым. Могут определяться отдельные уровни жидкости (чаши Клойбера).


 Исключением является странгуляционная форма кишечной непроходимости, когда в патологический процесс с самого начала вовлекается брыжейка кишки и в патогенезе заболевания превалируют не столько эвакуаторные, сколько сосудистые нарушения.
Исключением является странгуляционная форма кишечной непроходимости, когда в патологический процесс с самого начала вовлекается брыжейка кишки и в патогенезе заболевания превалируют не столько эвакуаторные, сколько сосудистые нарушения. Принимая во внимание его прогрессирующий характер, в этой стадии уже нельзя придерживаться тактики динамического наблюдения за больным и проведения настойчивого консервативного лечения. Необходимо ставить показания к неотложному оперативному вмешательству.
Принимая во внимание его прогрессирующий характер, в этой стадии уже нельзя придерживаться тактики динамического наблюдения за больным и проведения настойчивого консервативного лечения. Необходимо ставить показания к неотложному оперативному вмешательству.
 Одним из ранних клинических признаков ОКН является рвота. Частота ее зависит от уровня препятствия в кишке, вида и формы непроходимости, длительности заболевания. Вначале рвота носит рефлекторный характер, а в последующем возникает вследствие переполнения проксимальных отделов желудочно-кишечного тракта. Чем выше кишечная непроходимость, тем более выражена рвота. В начальной стадии толстокишечной непроходимости рвота может отсутствовать. При низкой тонкокишечной непроходимости наблюдается рвота с большими промежутками и обилием рвотных масс, которые приобретают характер кишечного содержимого с «каловым» запахом. На поздних стадиях ОКН рвота является следствием не только застоя, но и эндотоксикоза. В этот период устранить рвотные движения не удается даже интубацией кишечника.
Одним из ранних клинических признаков ОКН является рвота. Частота ее зависит от уровня препятствия в кишке, вида и формы непроходимости, длительности заболевания. Вначале рвота носит рефлекторный характер, а в последующем возникает вследствие переполнения проксимальных отделов желудочно-кишечного тракта. Чем выше кишечная непроходимость, тем более выражена рвота. В начальной стадии толстокишечной непроходимости рвота может отсутствовать. При низкой тонкокишечной непроходимости наблюдается рвота с большими промежутками и обилием рвотных масс, которые приобретают характер кишечного содержимого с «каловым» запахом. На поздних стадиях ОКН рвота является следствием не только застоя, но и эндотоксикоза. В этот период устранить рвотные движения не удается даже интубацией кишечника. Кишечная непроходимость, вызванная обструкцией просвета проксимальных отделов тощей кишки, приводит к возникновению вздутия живота в верхних его отделах, тогда как нарушение проходимости в подвздошной и толстой кишке приводит к вздутию всего живота. С целью диагностики механической формы кишечной непроходимости была описана триада клинических признаков (симптом Валя):1.Асимметрия живота; 2. Пальпируемая вздутая кишечная петля (эластический цилиндр) с высоким тимпанитом; 3. Видимая на глаз перистальтика. Для выявления возможной ущемленной грыжи, сопровождающейся клиникой ОКН, необходимо внимательно осмотреть и пропальпировать эпигастральную, пупочную и паховые области, а также имеющиеся послеоперационные рубцы на передней брюшной стенке. При обследовании пациентов с ОКН очень важно помнить о возможном пристеночном (Рихтеровском) ущемлении кишки, при котором «классическая» клиническая картина полной кишечной непроходимости, равно как и наличие опухолевидного образования, характерного для ущемленной грыжи отсутствуют.
Кишечная непроходимость, вызванная обструкцией просвета проксимальных отделов тощей кишки, приводит к возникновению вздутия живота в верхних его отделах, тогда как нарушение проходимости в подвздошной и толстой кишке приводит к вздутию всего живота. С целью диагностики механической формы кишечной непроходимости была описана триада клинических признаков (симптом Валя):1.Асимметрия живота; 2. Пальпируемая вздутая кишечная петля (эластический цилиндр) с высоким тимпанитом; 3. Видимая на глаз перистальтика. Для выявления возможной ущемленной грыжи, сопровождающейся клиникой ОКН, необходимо внимательно осмотреть и пропальпировать эпигастральную, пупочную и паховые области, а также имеющиеся послеоперационные рубцы на передней брюшной стенке. При обследовании пациентов с ОКН очень важно помнить о возможном пристеночном (Рихтеровском) ущемлении кишки, при котором «классическая» клиническая картина полной кишечной непроходимости, равно как и наличие опухолевидного образования, характерного для ущемленной грыжи отсутствуют.
 Это всегда является настораживаюшим признаком, поскольку газ в тонкой кишке в нормальных условиях не накапливается.
Это всегда является настораживаюшим признаком, поскольку газ в тонкой кишке в нормальных условиях не накапливается. Патогномоничными признаками механической кишечной непроходимости являются баллонообразное вздутие пустой ампулы прямой кишки и снижение тонуса сфинктеров заднего прохода («зияние ануса»), описанное И.И. Грековым в 1927 году как «симптом Обуховской больницы».
Патогномоничными признаками механической кишечной непроходимости являются баллонообразное вздутие пустой ампулы прямой кишки и снижение тонуса сфинктеров заднего прохода («зияние ануса»), описанное И.И. Грековым в 1927 году как «симптом Обуховской больницы».
 В случае усугубления местных признаков ОКН и нарастания эндотоксикоза исследование прекращается и ставится вопрос о проведении неотложного оперативного вмешательства.
В случае усугубления местных признаков ОКН и нарастания эндотоксикоза исследование прекращается и ставится вопрос о проведении неотложного оперативного вмешательства. Наиболее важными признаками в оценке стадии ОКН является диаметр кишки, который может находиться в интервале от 2,5 до 5,5 см. и толщина ее стенки, составляющая от 3 до 5 мм. наличие свободной жидкости в брюшной полости. При развитии деструктивных изменений петель кишечника толщина из стенки может достигать 7-10 мм, а ее структура становится неоднородной с наличием включений в виде тонких эхонегативных полосок.
Наиболее важными признаками в оценке стадии ОКН является диаметр кишки, который может находиться в интервале от 2,5 до 5,5 см. и толщина ее стенки, составляющая от 3 до 5 мм. наличие свободной жидкости в брюшной полости. При развитии деструктивных изменений петель кишечника толщина из стенки может достигать 7-10 мм, а ее структура становится неоднородной с наличием включений в виде тонких эхонегативных полосок. Поэтому, основным показанием к использованию лапароскопии при ОКН являются объективные трудности в дифференциальной диагностике острой хирургической патологии.
Поэтому, основным показанием к использованию лапароскопии при ОКН являются объективные трудности в дифференциальной диагностике острой хирургической патологии.
 Показанием к оперативному лечению в данном случае служит неэффективность проводимых консервативных мероприятий и необходимость в интубации кишки с целью ее декомпрессии.
Показанием к оперативному лечению в данном случае служит неэффективность проводимых консервативных мероприятий и необходимость в интубации кишки с целью ее декомпрессии.


 Признак инвагинации
кишечника.
Признак инвагинации
кишечника.
 – возможный
признак инвагинации
кишечника: если после клизмы в промывных
водах крови нет, проводят пальпацию
живота в течение 5 мин. При инвагинации
нередко после повторной сифонной клизмы
вода имеет вид мясных помоев.
– возможный
признак инвагинации
кишечника: если после клизмы в промывных
водах крови нет, проводят пальпацию
живота в течение 5 мин. При инвагинации
нередко после повторной сифонной клизмы
вода имеет вид мясных помоев.


 Клинические
признаки; боль в животе, которая
иррадиирует в область сердца и левую
поясничную область, жжение и вздутие в
левой подреберной области, одышка, боль
за грудиной.
Клинические
признаки; боль в животе, которая
иррадиирует в область сердца и левую
поясничную область, жжение и вздутие в
левой подреберной области, одышка, боль
за грудиной. Точка болезненности
соответствует проекции корня брыжейки.
Точка болезненности
соответствует проекции корня брыжейки.
 Частота острой кишечной непроходимости неуклонно растет, особенно спаечной, вследствие высокой хирургической активности. За последние 50 лет частота этого заболевания увеличилась примерно в 25 раз. Во время беременности частота острой кишечной непроходимости увеличилась в 2-3 раза, возникает преимущественно в III триместре.
Частота острой кишечной непроходимости неуклонно растет, особенно спаечной, вследствие высокой хирургической активности. За последние 50 лет частота этого заболевания увеличилась примерно в 25 раз. Во время беременности частота острой кишечной непроходимости увеличилась в 2-3 раза, возникает преимущественно в III триместре. В 6-15% случаев матка с растущим в ней плодом является причиной развития непроходимости кишечника. С этой точки зрения для острой кишечной непроходимости три периода становятся критическими:
В 6-15% случаев матка с растущим в ней плодом является причиной развития непроходимости кишечника. С этой точки зрения для острой кишечной непроходимости три периода становятся критическими:
 При странгуляционной ОКН одновременно с закрытием просвета кишки сжимаются сосуды и нервы, что приводит к нарушению кровообращения и быстрой гангрены кишечника.
При странгуляционной ОКН одновременно с закрытием просвета кишки сжимаются сосуды и нервы, что приводит к нарушению кровообращения и быстрой гангрены кишечника.
 При повороте верхнего отдела тонкой кишки появляется обильная рвота. При странгуляционной непроходимости общее состояние беременной быстро ухудшается вместе с нарастанием симптомов шока, который развивается вследствие перитонита. Тяжелая форма легче диагностируется, так как на первый план выступают симптомы шока, которые невозможно не заметить. Лабораторные исследования неспецифические.
При повороте верхнего отдела тонкой кишки появляется обильная рвота. При странгуляционной непроходимости общее состояние беременной быстро ухудшается вместе с нарастанием симптомов шока, который развивается вследствие перитонита. Тяжелая форма легче диагностируется, так как на первый план выступают симптомы шока, которые невозможно не заметить. Лабораторные исследования неспецифические. Боли не всегда носят выраженный характер. Другие симптомы тоже могут быть менее острыми. Характерны: ранняя многократная рвота, тахикардия и снижение артериального давления. При постановке диагноза помогает проведение рентгенологического обследования (наличие горизонтальных уровней жидкости в кишечнике, растянутых газами, подтверждает диагноз ОНК).
Боли не всегда носят выраженный характер. Другие симптомы тоже могут быть менее острыми. Характерны: ранняя многократная рвота, тахикардия и снижение артериального давления. При постановке диагноза помогает проведение рентгенологического обследования (наличие горизонтальных уровней жидкости в кишечнике, растянутых газами, подтверждает диагноз ОНК).

 При всех других случаях заболевания следует избегать операций на матке в связи с опасностью ее инфицирования.
При всех других случаях заболевания следует избегать операций на матке в связи с опасностью ее инфицирования.
 В связи с этим диагностическая и лечебная тактика во многом совпадает при несхожей по своей природе непроходимости.
В связи с этим диагностическая и лечебная тактика во многом совпадает при несхожей по своей природе непроходимости. При высокой непроходимости рвота возникает быстро и носит неукротимый характер. Рвота при низкой (толстокишечной) непроходимости возникает значительно позже, рвотные массы имеют неприятный каловый запах. В промежутках между ней человека может беспокоить тошнота, отрыжка, икота. Задержка стула и газов при низком препятствии появляется сразу после начала болей в животе. В случае высокой непроходимости еще может сохраняться скудный стул (за счет опорожнения участка кишки, расположенного ниже препятствия), не приносящий человеку облегчения. Постепенно состояние пациента ухудшается и появляются симптомы интоксикации — бледность кожных покровов, учащенный слабый пульс, холодный пот.
При высокой непроходимости рвота возникает быстро и носит неукротимый характер. Рвота при низкой (толстокишечной) непроходимости возникает значительно позже, рвотные массы имеют неприятный каловый запах. В промежутках между ней человека может беспокоить тошнота, отрыжка, икота. Задержка стула и газов при низком препятствии появляется сразу после начала болей в животе. В случае высокой непроходимости еще может сохраняться скудный стул (за счет опорожнения участка кишки, расположенного ниже препятствия), не приносящий человеку облегчения. Постепенно состояние пациента ухудшается и появляются симптомы интоксикации — бледность кожных покровов, учащенный слабый пульс, холодный пот. Допустимо положить пузырь со льдом на область живота. Улучшение состояния после введения зонда и промывания желудка, применения лекарственных средств, очистительных клизм создает иллюзию благополучия, что ведет к поздней доставке пациента в хирургический стационар. При отсутствии своевременного лечения прогноз при кишечной непроходимости крайне неблагоприятный!
Допустимо положить пузырь со льдом на область живота. Улучшение состояния после введения зонда и промывания желудка, применения лекарственных средств, очистительных клизм создает иллюзию благополучия, что ведет к поздней доставке пациента в хирургический стационар. При отсутствии своевременного лечения прогноз при кишечной непроходимости крайне неблагоприятный! В основном их классифицируют на 2 типа:
В основном их классифицируют на 2 типа: Как правило, боль носит схваткообразный и распирающий характер. Может появляться при изменении положения тела. Иногда пациенты лежат в вынужденном положении. Плохим признаком считается уменьшение болевого синдрома, потому что это считается ранним симптомом некроза тканей.
Как правило, боль носит схваткообразный и распирающий характер. Может появляться при изменении положения тела. Иногда пациенты лежат в вынужденном положении. Плохим признаком считается уменьшение болевого синдрома, потому что это считается ранним симптомом некроза тканей. Этот самый длинный орган (в совокупности толстая и тонкая кишка могут достигать длины более 6 метров у взрослого человека) не только помогает транспортировать и выводить остатки еды, но и переваривает пищу, усваивая питательные вещества и снабжая ими человека. Многие не догадываются, что сила нашей иммунной системы, помогающей бороться с инфекциями, также во многом зависит от здоровья кишечника. Кроме того, в нем происходит синтез некоторых важных витаминов и гормонов.
Этот самый длинный орган (в совокупности толстая и тонкая кишка могут достигать длины более 6 метров у взрослого человека) не только помогает транспортировать и выводить остатки еды, но и переваривает пищу, усваивая питательные вещества и снабжая ими человека. Многие не догадываются, что сила нашей иммунной системы, помогающей бороться с инфекциями, также во многом зависит от здоровья кишечника. Кроме того, в нем происходит синтез некоторых важных витаминов и гормонов.  Такое состояние крайне опасно и может привести при отсутствии лечения к необратимым последствиям.
Такое состояние крайне опасно и может привести при отсутствии лечения к необратимым последствиям. 

 Только специалист сможет решить: достаточно ли будет консервативного лечения (сифонные клизмы, эвакуация содержимого желудка и верхних отделов кишечника при помощи специальных зондов, капельное введение специальных лекарственных препаратов).
Только специалист сможет решить: достаточно ли будет консервативного лечения (сифонные клизмы, эвакуация содержимого желудка и верхних отделов кишечника при помощи специальных зондов, капельное введение специальных лекарственных препаратов). д.)
д.) Вы наиболее плодовиты в дни, предшествующие овуляции. Если вы сможете заняться сексом в это время, ваши шансы забеременеть в этом цикле значительно возрастут.
Вы наиболее плодовиты в дни, предшествующие овуляции. Если вы сможете заняться сексом в это время, ваши шансы забеременеть в этом цикле значительно возрастут. Вы также можете попробовать отслеживать свои циклы каждый месяц, чтобы иметь представление о том, когда у вас происходит овуляция (ваше личное среднее значение).
Вы также можете попробовать отслеживать свои циклы каждый месяц, чтобы иметь представление о том, когда у вас происходит овуляция (ваше личное среднее значение). Когда тестовая линия темнее контрольной, вы собираетесь овулировать. Пришло время заняться сексом, чтобы забеременеть.
Когда тестовая линия темнее контрольной, вы собираетесь овулировать. Пришло время заняться сексом, чтобы забеременеть.




















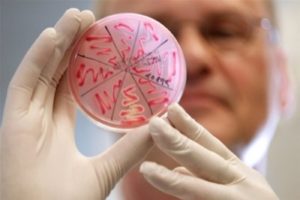 Повышение температуры, тошнота, рвота и послабление стула у многих ассоциируется с отравлением или развитием бактериальной кишечной инфекции. Поэтому первая помощь сводится, как правило, к применению антибиотиков. Но мало кто знает, что такие симптомы возникают и при ротавирусе.
Повышение температуры, тошнота, рвота и послабление стула у многих ассоциируется с отравлением или развитием бактериальной кишечной инфекции. Поэтому первая помощь сводится, как правило, к применению антибиотиков. Но мало кто знает, что такие симптомы возникают и при ротавирусе.
 Дети, как правило, подвержены действию ротавируса до шести лет. Но большее число заражённых наблюдается в период до 24 месяцев. От полугода до 12 месяцев сохраняется пассивный иммунитет от мамы, поэтому в это время ребёнок болеет реже. До периода школьного возраста дети практически всегда успевают наработать свой иммунитет. В более старших возрастных группах заразиться ротавирусом сложнее, хотя и такое нередко случается.
Дети, как правило, подвержены действию ротавируса до шести лет. Но большее число заражённых наблюдается в период до 24 месяцев. От полугода до 12 месяцев сохраняется пассивный иммунитет от мамы, поэтому в это время ребёнок болеет реже. До периода школьного возраста дети практически всегда успевают наработать свой иммунитет. В более старших возрастных группах заразиться ротавирусом сложнее, хотя и такое нередко случается.
 Симптомы ротавирусной инфекции через неделю начинают постепенно стихать. Сколько дней длится ротавирусная инфекция у детей? — инкубационный период бывает до пяти дней, острый длится не более недели, этап выздоровления наступает в течение трёх дней. В среднем при благоприятном течении процесса ротавирус поражает ребёнка на 5–7 дней.
Симптомы ротавирусной инфекции через неделю начинают постепенно стихать. Сколько дней длится ротавирусная инфекция у детей? — инкубационный период бывает до пяти дней, острый длится не более недели, этап выздоровления наступает в течение трёх дней. В среднем при благоприятном течении процесса ротавирус поражает ребёнка на 5–7 дней. В чём особенности течения ротавирусной инфекции у взрослых?
В чём особенности течения ротавирусной инфекции у взрослых? Отдельно нужно упомянуть об инфицировании ротавирусом при беременности. Насколько легко заболевание протекает и чем оно заканчивается, зависит от иммунитета мамы и количества попавшего вируса в организм беременной женщины. При лёгком течении заболевания нет необходимости госпитализировать женщину, но придётся немного пристальней наблюдать за малышом.
Отдельно нужно упомянуть об инфицировании ротавирусом при беременности. Насколько легко заболевание протекает и чем оно заканчивается, зависит от иммунитета мамы и количества попавшего вируса в организм беременной женщины. При лёгком течении заболевания нет необходимости госпитализировать женщину, но придётся немного пристальней наблюдать за малышом.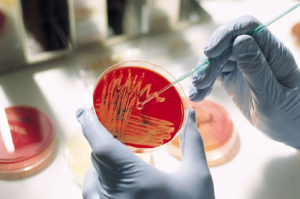 Помогает сбор анамнеза заболевания. Быстрое начало с повышением температуры тела, болью в горле, кашлем и ознобом, рвотой и многократным поносом чаще говорит в пользу ротавирусной инфекции.
Помогает сбор анамнеза заболевания. Быстрое начало с повышением температуры тела, болью в горле, кашлем и ознобом, рвотой и многократным поносом чаще говорит в пользу ротавирусной инфекции. Последствия ротавирусной инфекции, следующие:
Последствия ротавирусной инфекции, следующие: Мытье рук после прогулки на улице и перед едой.
Мытье рук после прогулки на улице и перед едой. Несмотря на лёгкое и относительно благоприятное течение острой ротавирусной инфекции последствия могут быть непредсказуемыми. Большой процент летальных исходов и высокая заболеваемость во всём мире привели к необходимости разработать более действенные методы профилактики против ротавируса.
Несмотря на лёгкое и относительно благоприятное течение острой ротавирусной инфекции последствия могут быть непредсказуемыми. Большой процент летальных исходов и высокая заболеваемость во всём мире привели к необходимости разработать более действенные методы профилактики против ротавируса. Как лечить ротавирусную инфекцию у ребёнка? Нет специфической терапии против ротавируса, поэтому предупредить развитие инфекции практически невозможно. Лечение всегда симптоматическое. Назначают водные растворы, помогают пробиотики и кишечные адсорбенты для нормализации работы кишечника, так как микроорганизм разрушает ворсинки тонкого кишечника, из-за чего затрудняется всасывание и переваривание пищи.
Как лечить ротавирусную инфекцию у ребёнка? Нет специфической терапии против ротавируса, поэтому предупредить развитие инфекции практически невозможно. Лечение всегда симптоматическое. Назначают водные растворы, помогают пробиотики и кишечные адсорбенты для нормализации работы кишечника, так как микроорганизм разрушает ворсинки тонкого кишечника, из-за чего затрудняется всасывание и переваривание пищи. В чём особенности лечения ротавирусной инфекции у взрослых? Взрослым людям повезло больше, у них заболевание протекает легко, поэтому лечения практически никогда не требуется. Но в случае выраженного ослабления иммунитета ротавирус вызывает серьёзные изменения в организме и симптомы более разнообразны — не ограничиваются лишь слабостью, рвотой и однократным послаблением стула. В этом случае лечение проводят как при терапии тяжёлой инфекции.
В чём особенности лечения ротавирусной инфекции у взрослых? Взрослым людям повезло больше, у них заболевание протекает легко, поэтому лечения практически никогда не требуется. Но в случае выраженного ослабления иммунитета ротавирус вызывает серьёзные изменения в организме и симптомы более разнообразны — не ограничиваются лишь слабостью, рвотой и однократным послаблением стула. В этом случае лечение проводят как при терапии тяжёлой инфекции. Чем кормить ребёнка при ротавирусной инфекции? — проще сказать, что нельзя давать ребёнку.
Чем кормить ребёнка при ротавирусной инфекции? — проще сказать, что нельзя давать ребёнку. Может ли ротавирус быть без температуры? Это случается более чем в 60% случаев. Всего третья часть всех ротавирусных инфекций протекает с повышением температуры тела.
Может ли ротавирус быть без температуры? Это случается более чем в 60% случаев. Всего третья часть всех ротавирусных инфекций протекает с повышением температуры тела. Симптомы болезней очень похожи. «Они проявляются высокой температурой, выраженной интоксикацией, слабостью, болями в животе, вздутием, жидким стулом, тошнотой, многократной рвотой», — говорит врач-инфекционист инфекционной клинической больницы № 1 г. Москвы София Русанова.
Симптомы болезней очень похожи. «Они проявляются высокой температурой, выраженной интоксикацией, слабостью, болями в животе, вздутием, жидким стулом, тошнотой, многократной рвотой», — говорит врач-инфекционист инфекционной клинической больницы № 1 г. Москвы София Русанова. Как поясняет врач-инфекционист София Русанова, неспециалист ротавирус и норовирус не отличит, поскольку проявляются они схожим образом. Однако у этих вирусов немного отличаются пути передачи. Норовирус передается фекально-оральным путем (часто посредством употребления немытых фруктов и овощей), контактно-бытовым путем, а также водным. В случае с ротавирусом это тоже фекально-оральный путь, то есть через грязные руки, предметы обихода и пищевые продукты. Возможна передача ротавируса воздушно-капельным путем.
Как поясняет врач-инфекционист София Русанова, неспециалист ротавирус и норовирус не отличит, поскольку проявляются они схожим образом. Однако у этих вирусов немного отличаются пути передачи. Норовирус передается фекально-оральным путем (часто посредством употребления немытых фруктов и овощей), контактно-бытовым путем, а также водным. В случае с ротавирусом это тоже фекально-оральный путь, то есть через грязные руки, предметы обихода и пищевые продукты. Возможна передача ротавируса воздушно-капельным путем. Ротавирус А. Фото: Commons.wikimedia.org/ Dr Graham Beards
Ротавирус А. Фото: Commons.wikimedia.org/ Dr Graham Beards








 Биохимический анализ крови — одно из базовых исследований, которое назначается при большинстве заболеваний внутренних органов, а также в профилактических целях
Биохимический анализ крови — одно из базовых исследований, которое назначается при большинстве заболеваний внутренних органов, а также в профилактических целях Кровь для биохимического анализа сдают из вены, утром и натощак
Кровь для биохимического анализа сдают из вены, утром и натощак

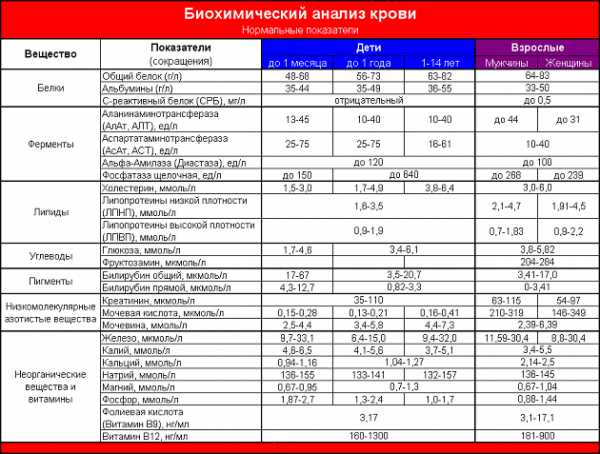


 Они крепятся к цервикальному каналу тонкой или толстой ножкой ближе к наружному зеву шейки матки и редко полипы видны во влагалищном просвете (заметны опухоли на длинной ножке).
Они крепятся к цервикальному каналу тонкой или толстой ножкой ближе к наружному зеву шейки матки и редко полипы видны во влагалищном просвете (заметны опухоли на длинной ножке).


 Мы проводим кольпоскопию, УЗИ, ножевую биопсию шейки матки. После гинекологического осмотра с зеркалом и сбора анамнеза врач определит необходимый перечень обследований и на основе их результатов подберет терапию.
Мы проводим кольпоскопию, УЗИ, ножевую биопсию шейки матки. После гинекологического осмотра с зеркалом и сбора анамнеза врач определит необходимый перечень обследований и на основе их результатов подберет терапию. м.н.
м.н. Севастопольская)
Севастопольская)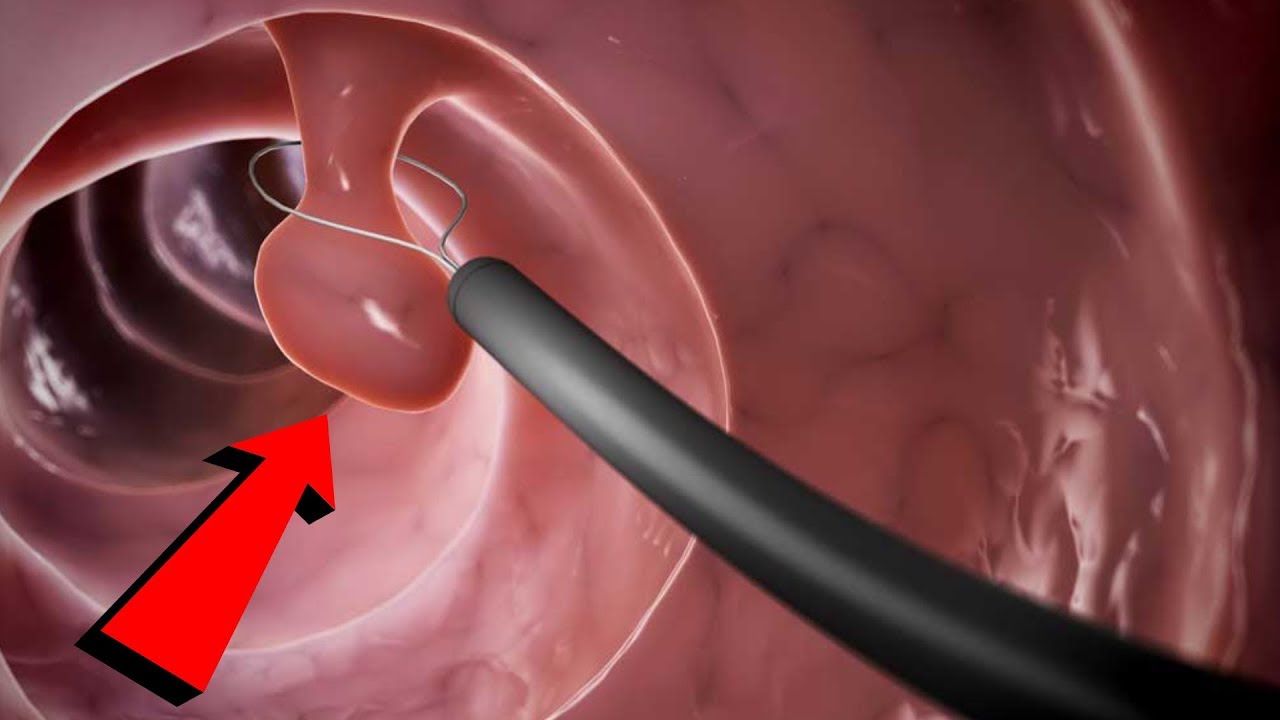 Новочеремушкинская (м. «Новые Черемушки»)
Новочеремушкинская (м. «Новые Черемушки») Клары Цеткин (м. «Войковская»)
Клары Цеткин (м. «Войковская») Клары Цеткин (м. «Войковская»)
Клары Цеткин (м. «Войковская») «ВДНХ»)
«ВДНХ») Клары Цеткин (м. «Войковская»)
Клары Цеткин (м. «Войковская»)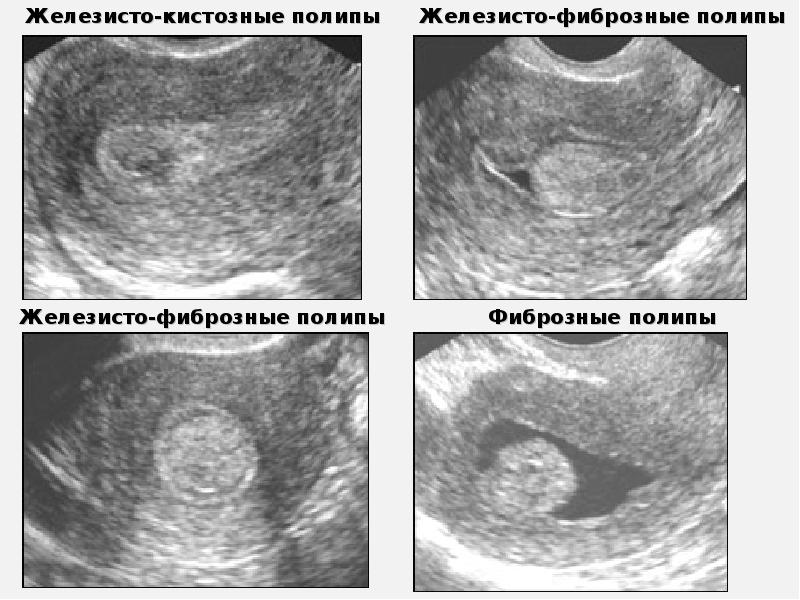 м.н.. Заместитель главного врача по хирургии в Центре репродуктивного здоровья «СМ-Клиника»
м.н.. Заместитель главного врача по хирургии в Центре репродуктивного здоровья «СМ-Клиника»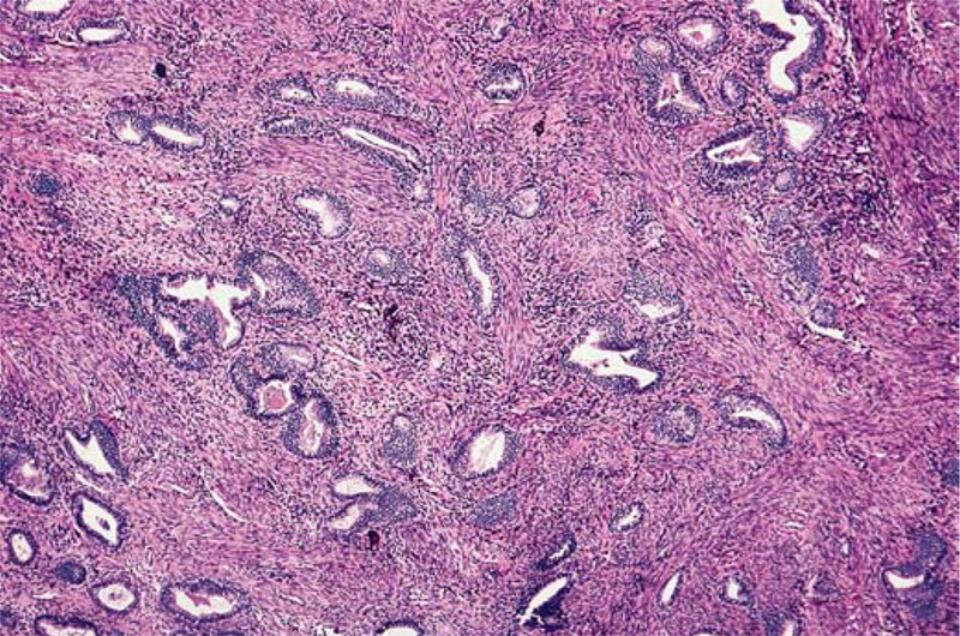 м.н., заведующая отделения ВРТ
м.н., заведующая отделения ВРТ м.н.
м.н. «Севастопольская»)
«Севастопольская») м.н.
м.н.
 Также различают следующие типы полипов:
Также различают следующие типы полипов:
 Причинами возникновения могут становиться совершенно различные нарушения, а под возрастную отметку попадают не только женщины созрелого возраста, но и девочки до 10 лет.
Причинами возникновения могут становиться совершенно различные нарушения, а под возрастную отметку попадают не только женщины созрелого возраста, но и девочки до 10 лет.

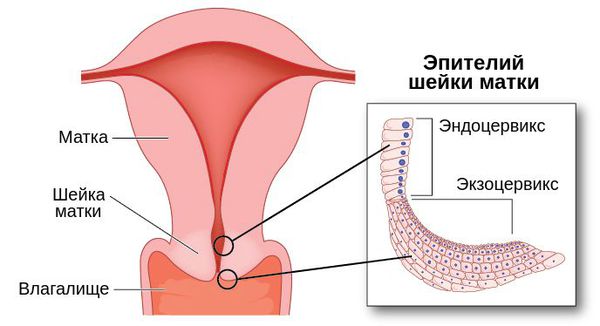 Несвоевременное, а также некорректное лечение может приводить к существенным осложнениям: поддержке инфекционных начинаний женских половых органов, кровотечениям, образованию злокачественных основ, а также бесплодию.
Несвоевременное, а также некорректное лечение может приводить к существенным осложнениям: поддержке инфекционных начинаний женских половых органов, кровотечениям, образованию злокачественных основ, а также бесплодию.
 Симптоматика воспаления слизистой оболочки схожа с симптоматикой миомы матки, поэтому плановые посещения гинеколога – не реже, чем раз в полгода – обязательны для женщины в любом возрасте.
Симптоматика воспаления слизистой оболочки схожа с симптоматикой миомы матки, поэтому плановые посещения гинеколога – не реже, чем раз в полгода – обязательны для женщины в любом возрасте.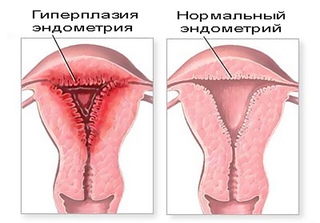 Это время необходимо для восстановления слизистой оболочки матки. Врачи после операции назначают курс лечения антибиотиками широкого спектра действия, чтобы снять воспалительный процесс и исключить возникновение бактериальной инфекции. Во избежание рецидива наростов после операции пациентке назначают терапию гормональными препаратами.
Это время необходимо для восстановления слизистой оболочки матки. Врачи после операции назначают курс лечения антибиотиками широкого спектра действия, чтобы снять воспалительный процесс и исключить возникновение бактериальной инфекции. Во избежание рецидива наростов после операции пациентке назначают терапию гормональными препаратами. Поэтому не нужно опасаться вовремя пройти необходимые процедуры.
Поэтому не нужно опасаться вовремя пройти необходимые процедуры. Данная болезнь является одной из наиболее распространенных и встречается у 10% женщин.
Данная болезнь является одной из наиболее распространенных и встречается у 10% женщин.
 Данный вид полипов достигает всего одного-двух сантиметров. Чаще всего встречается у молодых женщин.
Данный вид полипов достигает всего одного-двух сантиметров. Чаще всего встречается у молодых женщин.


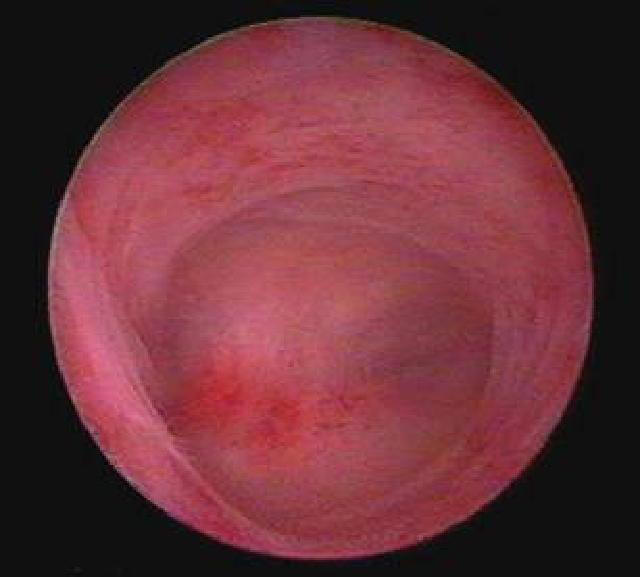
 Привести к мысли о наличии полипов могут следующие жалобы:
Привести к мысли о наличии полипов могут следующие жалобы: При обнаружении полипов оптимальным методом лечения является хирургический метод. Операция удаления полипов называется полипэктомия и проводится под контролем гистероскопа.
При обнаружении полипов оптимальным методом лечения является хирургический метод. Операция удаления полипов называется полипэктомия и проводится под контролем гистероскопа.

 Кроме того, полипы шейки матки часто встречаются на ранних сроках беременности, предположительно из-за более высокого уровня циркулирующих гормонов.В большинстве случаев присутствует только один полип шейки матки. Однако иногда могут присутствовать два или три полипа шейки матки.
Кроме того, полипы шейки матки часто встречаются на ранних сроках беременности, предположительно из-за более высокого уровня циркулирующих гормонов.В большинстве случаев присутствует только один полип шейки матки. Однако иногда могут присутствовать два или три полипа шейки матки. Полипы шейки матки кажутся гладкими, красного или пурпурного цвета и выступают из цервикального канала. Если полип шейки матки больше ожидаемого, ваш врач может назначить УЗИ органов малого таза, чтобы оценить возможность выпадения полипа эндометрия или миомы.
Полипы шейки матки кажутся гладкими, красного или пурпурного цвета и выступают из цервикального канала. Если полип шейки матки больше ожидаемого, ваш врач может назначить УЗИ органов малого таза, чтобы оценить возможность выпадения полипа эндометрия или миомы.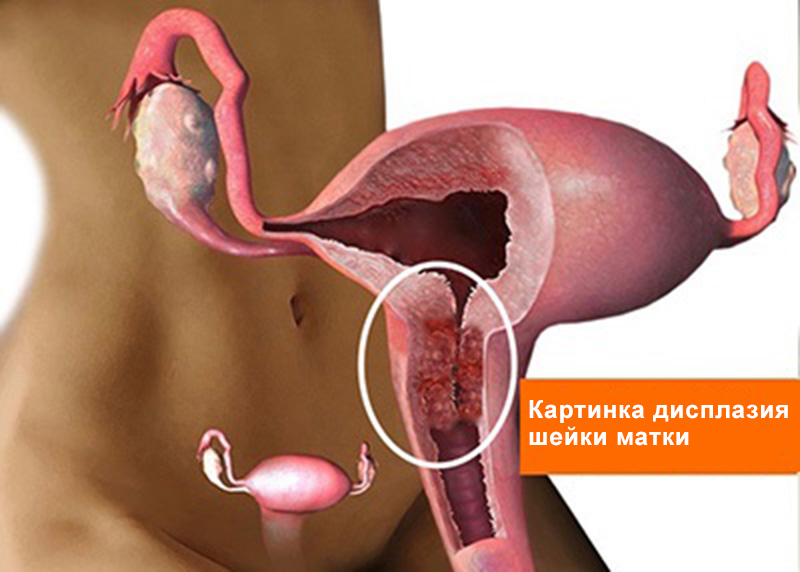 Эндоцервикальный полип. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/cervixendocervpolyp.html. По состоянию на 10 февраля 2021 г.
Эндоцервикальный полип. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/cervixendocervpolyp.html. По состоянию на 10 февраля 2021 г. 1 — полип шейки матки
1 — полип шейки матки Д.
Д.  е. плоскоклеточное интраэпителиальное поражение высокой степени, аденокарцинома in situ, плоскоклеточная карцинома и аденокарцинома (J Womens Health (Larchmt) 2007; 16: 1317, Int J Gynecol Pathol 2009; 28: 567)
е. плоскоклеточное интраэпителиальное поражение высокой степени, аденокарцинома in situ, плоскоклеточная карцинома и аденокарцинома (J Womens Health (Larchmt) 2007; 16: 1317, Int J Gynecol Pathol 2009; 28: 567)

 В случаях, когда эпилепсия является причиной снижения фертильности, рекомендуется механическая гистероскопическая резекция. Когда единственной причиной бесплодия является ВП, пациентка часто самопроизвольно беременеет вскоре после удаления.Обнаружение ВП в пери- или постменопаузальном возрасте у пациентов с симптомами или бессимптомно требует тщательного гистероскопического обследования и полипэктомии. Кюретаж эндометрия также рекомендуется для исключения субклинической гиперплазии эндометрия или рака. Гистероскопическая хирургия больших ВП с использованием биполярных резектоскопов, гистероскопических морцелляторов или бритв считается равноэффективной и безопасной под общей анестезией.
В случаях, когда эпилепсия является причиной снижения фертильности, рекомендуется механическая гистероскопическая резекция. Когда единственной причиной бесплодия является ВП, пациентка часто самопроизвольно беременеет вскоре после удаления.Обнаружение ВП в пери- или постменопаузальном возрасте у пациентов с симптомами или бессимптомно требует тщательного гистероскопического обследования и полипэктомии. Кюретаж эндометрия также рекомендуется для исключения субклинической гиперплазии эндометрия или рака. Гистероскопическая хирургия больших ВП с использованием биполярных резектоскопов, гистероскопических морцелляторов или бритв считается равноэффективной и безопасной под общей анестезией. ВП имеют самую низкую частоту злокачественной трансформации по сравнению с карциномами толстой кишки, мочевого пузыря, ротоглотки, носа и гортани.
ВП имеют самую низкую частоту злокачественной трансформации по сравнению с карциномами толстой кишки, мочевого пузыря, ротоглотки, носа и гортани.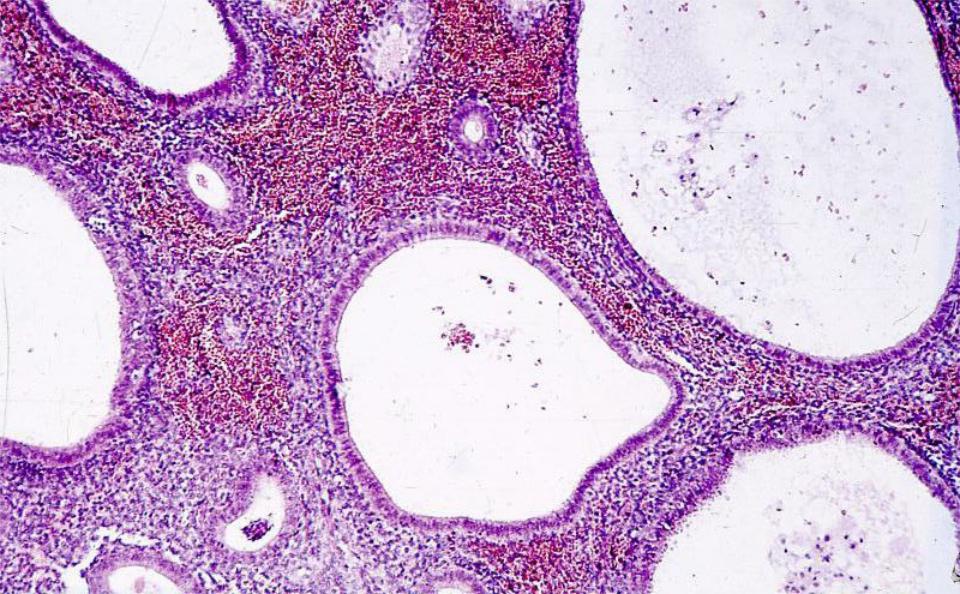 Во время родов шейка матки становится тоньше и шире. Это позволяет ребенку пройти через родовые пути.
Во время родов шейка матки становится тоньше и шире. Это позволяет ребенку пройти через родовые пути.

 У женщин в постменопаузе чаще возникают полипы эктоцервикального канала, а у женщин в пременопаузе — полипы шейки матки.
У женщин в постменопаузе чаще возникают полипы эктоцервикального канала, а у женщин в пременопаузе — полипы шейки матки. Кровяные выделения из влагалища могут появиться в течение одного или двух дней после удаления.
Кровяные выделения из влагалища могут появиться в течение одного или двух дней после удаления.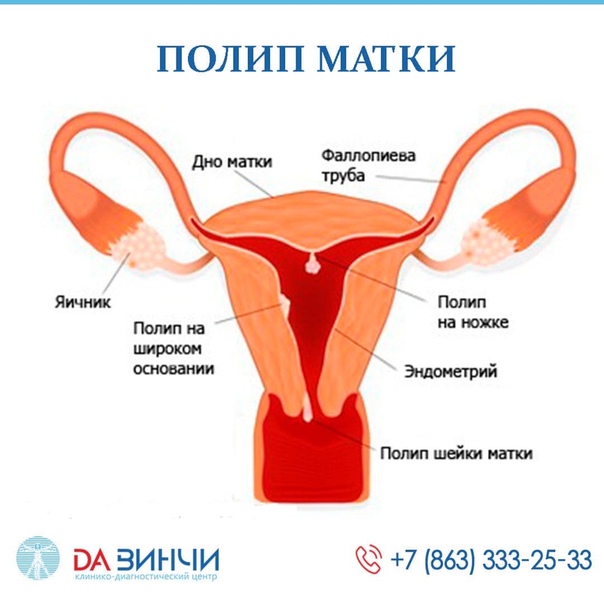 Также используйте презерватив во время полового акта.
Также используйте презерватив во время полового акта. Они могут появиться как симптом хронического воспаления или инфекции шейки матки.
Они могут появиться как симптом хронического воспаления или инфекции шейки матки.

 Кровяные выделения из влагалища могут появиться в течение одного или двух дней после удаления.
Кровяные выделения из влагалища могут появиться в течение одного или двух дней после удаления. Доктор Алиабади специализируется на современных минимально инвазивных хирургических методах, обещая своим пациентам более короткое время восстановления, уменьшение боли и минимальное прерывание их повседневной жизни.
Доктор Алиабади специализируется на современных минимально инвазивных хирургических методах, обещая своим пациентам более короткое время восстановления, уменьшение боли и минимальное прерывание их повседневной жизни. MUC2 и муцин, характерные для клеток слизистой железы желудка (M-GGMC-1 или HIK1083), были отрицательными. Карциноэмбриональный антиген постоянно экспрессировался на апикальной поверхности. Рецептор эстрогена был положительным, а рецептор прогестерона отрицательным. Индекс маркировки Ki-67 был низким. Эти данные соответствовали эндоцервикальной природе столбчатых клеток, продуцирующих муцин.Это 18-й случай аденомиомы эндоцервикального типа, описанный в английской литературе.
MUC2 и муцин, характерные для клеток слизистой железы желудка (M-GGMC-1 или HIK1083), были отрицательными. Карциноэмбриональный антиген постоянно экспрессировался на апикальной поверхности. Рецептор эстрогена был положительным, а рецептор прогестерона отрицательным. Индекс маркировки Ki-67 был низким. Эти данные соответствовали эндоцервикальной природе столбчатых клеток, продуцирующих муцин.Это 18-й случай аденомиомы эндоцервикального типа, описанный в английской литературе.
 Пациент дал информированное согласие на сообщение о поражении.
Пациент дал информированное согласие на сообщение о поражении. Были проведены реакции окрашивания диаминобензидином и контрастное окрашивание гематоксилином. Все мышиные моноклональные антитела (таблица 1) были коммерчески доступны от Dako (Карпинтерия, Калифорния, США), Novocastra (Ньюкасл, Великобритания) или Kanto Chemical (Токио, Япония).
Были проведены реакции окрашивания диаминобензидином и контрастное окрашивание гематоксилином. Все мышиные моноклональные антитела (таблица 1) были коммерчески доступны от Dako (Карпинтерия, Калифорния, США), Novocastra (Ньюкасл, Великобритания) или Kanto Chemical (Токио, Япония). 0 в течение 10 минут с помощью сковороды.
0 в течение 10 минут с помощью сковороды.  Сообщалось об экспрессии основных белков муцина (MUC1 и белков желудочного типа, таких как MUC5AC и MUC6), CEA и ER в нормальных столбчатых клетках слизистой шейки матки [10–12].
Сообщалось об экспрессии основных белков муцина (MUC1 и белков желудочного типа, таких как MUC5AC и MUC6), CEA и ER в нормальных столбчатых клетках слизистой шейки матки [10–12].
 В настоящее время этот редкий вариант доброкачественной аденомиомы эндоцервикального типа не комментируется в большинстве учебников по гинекологической патологии, за исключением трех недавно опубликованных [14–16].Распознавать этот редкий вариант поражения должны как патологи, так и гинекологи.
В настоящее время этот редкий вариант доброкачественной аденомиомы эндоцервикального типа не комментируется в большинстве учебников по гинекологической патологии, за исключением трех недавно опубликованных [14–16].Распознавать этот редкий вариант поражения должны как патологи, так и гинекологи.
 Предполагаемая распространенность полипов шейки матки составляет примерно 1,5–10% в общей популяции. Общие факторы риска развития полипов шейки матки включают: хроническое воспаление, гормональные факторы, наличие гиперплазии эндометрия и предыдущую беременность в анамнезе. Полипы шейки матки чаще наблюдаются у женщин в перименопаузе и постменопаузе.Ранние клинические признаки могут включать аномальное вагинальное кровотечение, посткоитальное вагинальное кровотечение и аномальные выделения из влагалища. Диагноз полипа шейки матки устанавливается с помощью биопсии шейки матки, результаты могут включать: воспаленные и расширенные эндоцервикальные (слизистые) железы и миксоидную строму. Кольцевые щипцы в сочетании с биопсией являются наиболее распространенным методом лечения полипов шейки матки.
Предполагаемая распространенность полипов шейки матки составляет примерно 1,5–10% в общей популяции. Общие факторы риска развития полипов шейки матки включают: хроническое воспаление, гормональные факторы, наличие гиперплазии эндометрия и предыдущую беременность в анамнезе. Полипы шейки матки чаще наблюдаются у женщин в перименопаузе и постменопаузе.Ранние клинические признаки могут включать аномальное вагинальное кровотечение, посткоитальное вагинальное кровотечение и аномальные выделения из влагалища. Диагноз полипа шейки матки устанавливается с помощью биопсии шейки матки, результаты могут включать: воспаленные и расширенные эндоцервикальные (слизистые) железы и миксоидную строму. Кольцевые щипцы в сочетании с биопсией являются наиболее распространенным методом лечения полипов шейки матки.
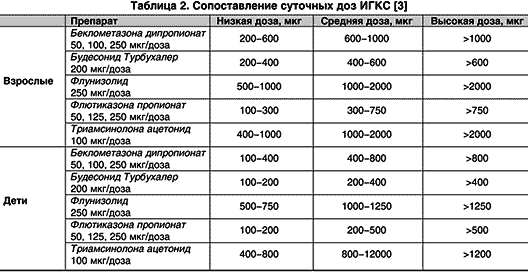
 Ингаляционные глюкокортикостероиды (ИГКС) используются в клинической практике с 1972 г. Они играют важную роль в лечении бронхиальной астмы (БА). По сравнению с системными глюкокортикостероидами (ГКС) ИГКС имеют высокое сродство к рецепторам дыхательных путей, меньшую биодоступность и применяются в пониженных дозах. Эти особенности определяют их высокую эффективность при минимальной системной активности.
Ингаляционные глюкокортикостероиды (ИГКС) используются в клинической практике с 1972 г. Они играют важную роль в лечении бронхиальной астмы (БА). По сравнению с системными глюкокортикостероидами (ГКС) ИГКС имеют высокое сродство к рецепторам дыхательных путей, меньшую биодоступность и применяются в пониженных дозах. Эти особенности определяют их высокую эффективность при минимальной системной активности.![Рис. 1. Механизм действия ИГКС [1] Рис. 1. Механизм действия ИГКС [1]](/800/600/https/www.rmj.ru/upload/medialibrary/d36/20-1.png)
![Таблица 1. Влияние ИГКС на клетки дыхательных путей [1] Таблица 1. Влияние ИГКС на клетки дыхательных путей [1]](/800/600/https/www.rmj.ru/upload/medialibrary/31b/20-2.png)
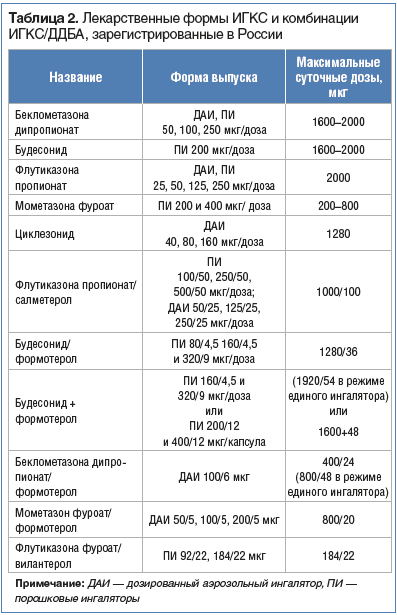
![Таблица 3. Фармакокинетика ИГКС, зарегистрированных в России [8–11] Таблица 3. Фармакокинетика ИГКС, зарегистрированных в России [8–11]](/800/600/https/www.rmj.ru/upload/medialibrary/990/20-4.png)
![Таблица 4. Эквивалентные дозы ИГКС, зарегистрированных в России [6] Таблица 4. Эквивалентные дозы ИГКС, зарегистрированных в России [6]](/800/600/https/www.rmj.ru/upload/medialibrary/d44/20-5.png)






















 1. В домашний майонез можно добавлять различные специи, продукты. Например, добавьте чеснок, каперсы, кетчуп, соевый соус, паприку или зелень. Здесь открыто место для фантазии и эксперимента.
1. В домашний майонез можно добавлять различные специи, продукты. Например, добавьте чеснок, каперсы, кетчуп, соевый соус, паприку или зелень. Здесь открыто место для фантазии и эксперимента.