Каковы причины появления белого кала? | Нетгастриту
Почему белый кал у взрослого? Причины может выявить только врач после проведения диагностических процедур. Появление такого оттенка может быть связано с заболеваниями органов брюшной полости или употреблением определенных продуктов питания.
Однозначно одно, посещение врача обязательно, так как спровоцировать белый кал могут серьезные заболевания, которые требуют незамедлительного лечения.
Причины белого кала
Прежде чем приступить к лечению, важно выяснить, от чего у человека стул стал светлым и при какой болезни появился этот симптом. Обычный, коричневый кал у человека связан с выработкой печенью билирубина, который является компонентом желчи.
И если в желчном пузыре или печени начались патологические процессы, у людей наблюдаются белые какашки. Это не является нормой. Поэтому, когда кал изменил свой цвет, необходимо посетить врача. Также причинами бесцветного стула могут быть:
- прием антибиотиков или противовоспалительных препаратов;
- если постоянно употреблять в пищу только жирные продукты, неограниченное количество сливочного масла или сметаны;
- у взрослых светлый кал бывает, если в двенадцатиперстную кишку не поступает необходимое количество желчи;
- оттенок белого цвета связан с наличием у человека гастрита;
- при злоупотреблении алкоголем;
- после отравления химическими веществами;
- если кал стал светлым, есть большая вероятность гепатита;
- цвет кала меняется при холецистите.
 При этом больной ощущает боли в области правого подреберья, подташнивание;
При этом больной ощущает боли в области правого подреберья, подташнивание; - белый стул может указывать на камни или песок в желчном;
- при панкреатите;
- если диагностирована болезнь Крона;
- если есть онкологические образования. Часто развитие злокачественных опухолей может проходить длительное время без симптомов. И только застойные явления в органах, из-за которых фекальные массы становятся светло-желтого цвета указывают на серьезные заболевания.
- на цвет стула влияет дисбактериоз;
- загиб желчного пузыря;
- закупорка желчевыводящих путей.
Симптомы
Определив, от чего может быть светлый стул, важно знать сопутствующие симптомы, которые указывают на те или иные признаки заболевания.
Белый, бежевый или обесцвеченный кал проявляется следующими общими симптомами:
- повышенной температурой;
- нарушениями пищеварения;
- болевыми ощущениями в животе, которые чаще всего наблюдаются в правом боку;
- пожелтение белков глаз или кожных покровов;
- снижение аппетита;
- тошнота или рвота;
- общее недомогание;
- слабость;
- оттенок мочи становится темным;
- может наблюдаться жидкий кал.
 Понос может продолжаться длительное время;
Понос может продолжаться длительное время; - слизистые включения в кале или белые пятна;
- понижение массы тела;
- метеоризм;
- коричневый кал с белыми вкрапления говорит о наличии в организме паразитов;
- боли в левом боку;
- непереносимость многих продуктов;
- в фекалиях комочки или волокнистые ткани;
- отталкивающий запах выделений;
- боли в мышцах;
- сильное сердцебиение;
- повышенная жажда;
- кровоточивость десен.
Бело-желтый кал
Первым признаком сбоя в работе желудочно-кишечного тракта является симптом, когда кал посветлел и стал бело-желтый. При этом не наблюдается болезненных ощущений и нет чувства дискомфорта. Эта патология не представляет опасности для здоровья. Чаще всего это связано с употреблением некачественной пищи или злоупотреблением жирной еды. Достаточно перейти на диетическое питание, и цвет фекалий нормализуется.
Если после диеты не произошло изменений, рекомендуется посетить врача.Возможно причиной этого явления стал прием определенной группы лекарственных препаратов, особенно противозачаточных средств и антибиотиков.
Белая слизь в кале
Если у человека наблюдаются светлые фекалии бежевого или песочного цвета с вкраплениями слизи, чаще всего говорят о погрешностях в питании. Очень часто появление слизи связано с употреблением большого количества кисломолочных продуктов, бананов, дыни или арбуза. Если слизи очень много, у больного диагностируют увеличение в ЖКТ патогенных микроорганизмов.
Желто-бледные фекалии со слизистыми вкраплениями также могут указывать:
- на пищевые отравления;
- на наличие в кишечнике полипов;
- на синдром раздраженного кишечника;
- если у человека аллергия на некоторые виды продуктов питания;
- на наличие злокачественных образований в ЖКТ;
- на появление слизи может указывать дивертикулит или муковисцитоз.
Понос
Светло-коричневый или желтый понос может появиться, если человек употребил большое количество молока и кисломолочных продуктов.
Достаточно изменить рацион питания и пропить подобранные врачом препараты, чтобы стул восстановился и приобрел нормальный, коричневый оттенок.
Ахоличный кал у беременных
У женщин в этот период часто наблюдается ахолический кал. Беременные, столкнувшиеся с этим явлением, впадают в панику и не знают, что делать.Прежде всего, необходимо обратиться к врачу. Во время вынашивания ребенка все органы начинают работать с удвоенной нагрузкой. Поэтому часто у беременных женщин могут наблюдаться сбои в работе пищеварительной системе.
Также появление ахоличного кала может быть спровоцировано дисбактериозом или злоупотребление поливитаминных препаратов.
Диагностика при стуле белого цвета
Врач решает как лечить больного только после проведения диагностических процедур. Важно исключить серьезные патологические заболевания пищеварительной системы или подобрать курс лекарственных препаратов, которые восстановят их работу.
Если проблемы светлого или белого кала связаны с наличием в желчном пузыре камней, проводят удаление желчного пузыря. Особенно это касается пожилых больных. Чтобы правильно поставить диагноз, врач назначает следующие процедуры:
Особенно это касается пожилых больных. Чтобы правильно поставить диагноз, врач назначает следующие процедуры:
- чтобы исключить хронические заболевания и наличие инфекций, пациент сдает общий анализ кала;
- проводят УЗИ брюшной полости;
- пациент сдает анализ на биохимию.
Лечение
Если у человека каловые массы посветлели или обесцветились в первый раз, и больной не испытывает боли и дискомфорта, можно говорить об употреблении жирной пищи. Довольно часто после крепких алкогольных напитков и пива также может наблюдаться бледный оттенок фекалий. Как только произойдет самоочищение организма от отравления алкоголем, неокрашенный кал приобретет свой нормальный оттенок.
Если понос не связан с отравлением, больному назначают такие препараты, как Стопдиар или Смекту. Также пациент должен выполнять следующие рекомендации:
- соблюдать во время лечения диету;
- соблюдать постельный режим;
- пить в большом количестве жидкость или минеральную воду;
- исключить жирную, жареную или острую пищу.

Если появление светло-коричневого или беловатого стула связано с инфекцией и наличием патогенной микрофлоры, назначают курс антибактериальных препаратов:
- Клафоран;
- Цефотаксим;
- Доксициклин;
- Мономицин;
- Гентамицин.
При диагностировании холецистита назначают от спазмов Но-Шпа или Спазмолгон. Также важен прием желчегонных препаратов:
- Холосас;
- Хофитол;
- Аллохол;
- Холензим.
При дисбактериозе больному показаны следующие препараты:
- Линекс;
- Бифидумбактерин;
- Хилак-Форте.
Диета при стуле белого цвета
Большое значение при лечении белого кала имеет соблюдение диеты.
Из рациона питания важно исключить следующие продукты:
- жирную, соленую, острую пищу;
- консерванты и маринады;
- грибы;
- шоколад.
Видео — 3 цвета стула
Если кал приобрел светлый оттенок, важно в первую очередь посетить врача.Он назначит эффективную лекарственную терапию. Также рекомендуется ввести дробное питание. Последний прием пищи должен быть за 3 часа до сна. Продукты желательно перетирать и готовить на пару.
Кал серовато-белого цвета — причины, диагностика и лечение
Кал серовато-белого цвета — это обесцвечивание испражнений, зачастую сопровождающееся нарушением консистенции и частоты стула. Изменение цвета каловых масс характерно для дисбактериоза, болезней печени и желчного пузыря, поражения поджелудочной железы. Для выяснения причины появления серого или белого кала назначается копрограмма, УЗИ и рентгенография ЖКТ, эндоскопия. Для устранения симптома применяются пробиотики, ферментные препараты, специфические противовирусные и дезинтоксикационные средства.
Причины кала серовато-белого цвета
Погрешности в диете
Отхождение серого кала у взрослого наблюдается после злоупотребления жирной пищей. Избыточное количество нейтральных жиров накапливается в кишечнике, из-за повышенной нагрузки на поджелудочную железу липиды не перевариваются и выделяются с испражнениями. Изменяется консистенция — каловые массы становятся мягкими, «жирными», оставляют следы на стенках унитаза. Типично учащение стула до 3-4 раз в день.
Избыточное количество нейтральных жиров накапливается в кишечнике, из-за повышенной нагрузки на поджелудочную железу липиды не перевариваются и выделяются с испражнениями. Изменяется консистенция — каловые массы становятся мягкими, «жирными», оставляют следы на стенках унитаза. Типично учащение стула до 3-4 раз в день.
Обычно симптомы исчезают самостоятельно, нормализация цвета кала происходит уже на следующий день. Причины, провоцирующие отхождение серовато-белого стула у грудных детей, — неправильное введение прикорма, использование несбалансированных молочных смесей. Изменение окраски кала происходит на фоне общей слабости и вялости ребенка, постоянного плача и отказа от кормления. Эти симптомы являются показанием для консультации педиатра.
Дисбактериоз
Нарушение состава микрофлоры кишечника вызывает расстройства пищеварения, недостаточное переваривание поступившей пищи. Кал становится жидким, серовато-белого или темно-серого цвета.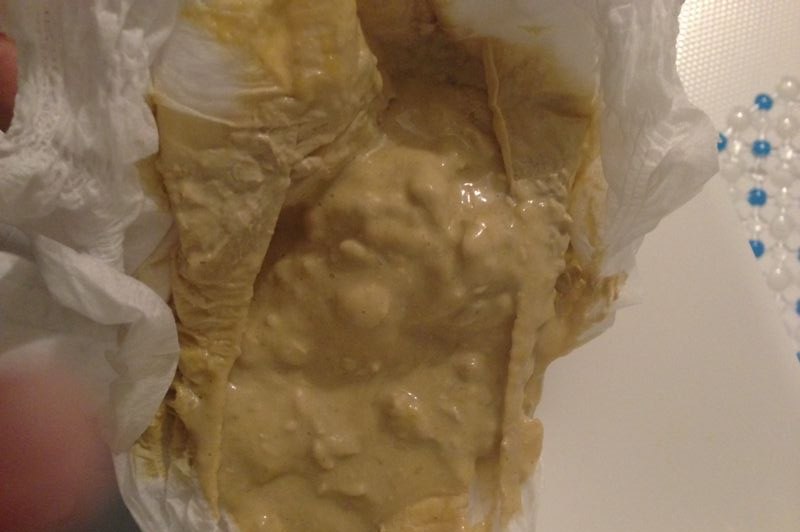 Частота стула при дисбактериозе увеличивается до 5-7 раз в сутки, дефекации предшествуют спазмы и дискомфорт в левых отделах живота. Испражнения имеют зловонный запах, на поверхности можно увидеть светлый серый налет.
Частота стула при дисбактериозе увеличивается до 5-7 раз в сутки, дефекации предшествуют спазмы и дискомфорт в левых отделах живота. Испражнения имеют зловонный запах, на поверхности можно увидеть светлый серый налет.
Гепатит
Инфекционные причины вызывают разрушение клеток печени и нарушения обмена билирубина, из-за чего в кишечник уменьшается поступление стеркобилина, окрашивающего каловые массы в коричневый оттенок. Кал серого цвета появляется в разгар гепатита, симптом сочетается с резким потемнением мочи и пожелтением кожных покровов. Характерно учащение стула и изменение его консистенции, перед дефекацией пациенты ощущают урчание и «бурление» в животе.
Длительность симптома зависит от вида воспаления печени. При нетяжелых формах вирусных гепатитов А и Е отхождение кала серовато-белого цвета сохраняется 2-3 недели. При гепатите В окраска испражнений возвращается к норме через 1-2 месяца, в случае тяжелого повреждения печеночной паренхимы темно-серые каловые массы выделяются до полугода. Алкогольные гепатиты, осложняющиеся поражением поджелудочной железы, часто вызывают стойкое осветление кала.
Алкогольные гепатиты, осложняющиеся поражением поджелудочной железы, часто вызывают стойкое осветление кала.
Желчнокаменная болезнь
Выделение серовато-белых каловых масс свидетельствует об обострении ЖКБ и закупорке желчного протока конкрементом. При этом желчь не поступает в кишечник, развиваются симптомы механической желтухи. Человек замечает, что кал становится светлого, почти белого цвета, консистенция испражнений чаще остается нормальной. Обесцвечивание стула происходит одновременно с сильными болями справа в подреберье, тошнотой, горечью во рту.
Панкреатит
Изменение цвета кала на белый у взрослых встречается при хроническом панкреатите, для которого характерна ферментная недостаточность поджелудочной железы. Светлая окраска обусловлена накоплением в испражнениях непереваренной пищи. Каловые массы обильные, серовато-белого цвета, с резким зловонным запахом. Отмечается учащение стула, во время дефекации пациенты испытывают разлитые боли в животе.
Расстройства функции поджелудочной зачастую необратимы, поэтому без назначения заместительной терапии восстановление нормального цвета кала невозможно. Состояние больного ухудшается под воздействием внешних причин – при злоупотреблении тяжелой пищей, приеме алкоголя болезнь обостряется. В этот период беспокоит диарея с выделением большого количества светлых каловых масс, сопровождающаяся интенсивными болями в левом подреберье и эпигастрии.
Другие патологии печени
Поражению печеночных клеток различной этиологии сопутствует паренхиматозная желтуха, для которой типично появление серовато-белой окраски кала. Подобные изменения сохраняются длительно, на протяжении нескольких месяцев. Нарушение стула сочетается с тупыми болями и тяжестью в правом подреберье, тошнотой и рвотой с желчью. Чаще всего обесцвечивание каловых масс вызывают такие причины, как:
Осложнения фармакотерапии
Кратковременная смена цвета испражнений на серовато-белый — естественная реакция после перорального приема сульфата бария для проведения рентгенографии пищеварительного тракта.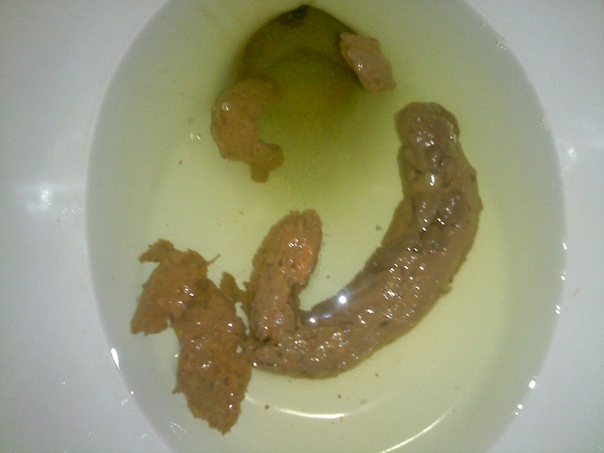 Светлые каловые массы отходят спустя 10-12 часов после исследования, нетипичная окраска каловых масс сохраняется в течение 2-3 дней. В норме эти изменения не сопровождаются диспепсическими расстройствами или болями в животе.
Светлые каловые массы отходят спустя 10-12 часов после исследования, нетипичная окраска каловых масс сохраняется в течение 2-3 дней. В норме эти изменения не сопровождаются диспепсическими расстройствами или болями в животе.
Серый кал провоцируют и другие причины: прием антацидных препаратов, железа. Микроэлементы, которые в большом количестве содержатся в этих лекарствах, накапливаются в каловых массах и обуславливают появление характерного серовато-белого цвета. При употреблении препаратов железа окраска более темная вплоть до черной. Обесцвечивание испражнений возможно при длительном применении антибиотиков, противотуберкулезных средств.
Редкие причины
Диагностика
Выявлением причины серого цвета кала занимается врач-гастроэнтеролог. Специалист собирает анамнез и жалобы, чтобы установить, почему появились диспепсические расстройства. Диагностика включает инструментальные способы визуализации, которые по показаниям дополняют инвазивными методиками. Для уточнения диагноза назначают лабораторные исследования. Наиболее информативные методы:
Для уточнения диагноза назначают лабораторные исследования. Наиболее информативные методы:
- Копрограмма. При микроскопическом анализе кала серовато-белого цвета обнаруживают остатки непереваренной пищи, мышечные волокна, зерна крахмала. Патогномонично отсутствие стеркобилина. Для подтверждения диагноза панкреатита делают исследование уровня фекальной эластазы. Бактериологический анализ необходим для выявления дисбактериоза и синдрома избыточного бактериального роста.
- Биохимический анализ крови. При механической желтухе определяется синдром холестаза — повышение количества холестерина и фермента щелочной фосфатазы. Возрастание уровня АЛТ и АСТ указывает на цитолиз и паренхиматозную желтуху. Для проверки экзокринной функции поджелудочной железы измеряют концентрацию панкреатической липазы и амилазы.
- Ультразвуковое исследование. С целью обнаружения органической причины серовато-белого оттенка кала выполняют обзорное УЗИ брюшной полости с прицельным сканированием органов гепатобилиарной зоны.
 Исследование позволяет визуализировать признаки воспалительного процесса желчного пузыря, неоднородную эхогенность паренхимы печени, округлые объемные новообразования.
Исследование позволяет визуализировать признаки воспалительного процесса желчного пузыря, неоднородную эхогенность паренхимы печени, округлые объемные новообразования. - Дуоденальное зондирование. Для оценки поступления желчи в кишечник производится последовательный забор нескольких порций желчи после стимуляции секреторными препаратами. Типично замедленное выделение желчи или ее полное отсутствие в случае закупорки общего желчного протока. Собранный материал отправляют в лабораторию на бактериологический анализ.
- Холангиопанкреатография. Кал белого цвета обычно появляется при поражении билиарного тракта, поэтому требуется проведение РХПГ. Метод предполагает осмотр фатерова сосочка и желчевыводящих ходов с помощью эндоскопических технологий. Исследование выявляет конкременты в желчных протоках, признаки воспалительных и опухолевых патологий.
Лечение
Помощь до постановки диагноза
Серовато-белый цвет кала, вызванный погрешностями в диете, лечить не нужно. Больному советуют в течение нескольких дней употреблять легкоусвояемые продукты (тушеные овощи, супы, нежирное мясо), уменьшить объем порций. Нельзя принимать алкоголь. Если за это время стул не нормализовался, необходимо обратиться к врачу для установления причины расстройства.
Больному советуют в течение нескольких дней употреблять легкоусвояемые продукты (тушеные овощи, супы, нежирное мясо), уменьшить объем порций. Нельзя принимать алкоголь. Если за это время стул не нормализовался, необходимо обратиться к врачу для установления причины расстройства.
Чтобы избежать диареи и обесцвечивания кала при приеме антибиотиков и других токсичных лекарств, желательно пить натуральный кефир и йогурт, которые богаты полезными бифидо- и лактобактериями. Самостоятельный прием ферментных препаратов для улучшения пищеварения не рекомендуется, поскольку это может спровоцировать нарушения работы поджелудочной железы.
Консервативная терапия
Лечение диспепсических расстройств, в том числе серовато-белого кала, в основном направлено на устранение причины симптомов, после чего происходит нормализация цвета и консистенции каловых масс. Медикаментозные препараты обязательно дополняют специальной лечебной диетой, которая подбирается в зависимости от заболевания. В клинической практике используются такие лекарственные средства, как:
В клинической практике используются такие лекарственные средства, как:
- Ферментные препараты. Лекарства, содержащие экстракт поджелудочной железы, улучшают процессы пристеночного и полостного пищеварения в тонкой кишке. Серый кал исчезает спустя несколько дней после начала приема медикаментов, уменьшается выраженность других диспепсических расстройств.
- Пробиотики. Представляют собой смесь полезных бактерий, которые заселяют толстую кишку и препятствуют размножению патогенной микрофлоры. У взрослых они назначаются при длительной антибиотикотерапии, комбинируются с пребиотиками, которые стимулируют рост бифидобактерий.
- Желчегонные средства. Повышают сократимость желчного пузыря и расширяют протоки, улучшают коллоидные свойства желчи, благодаря чему она в нужных количествах выделяется в кишечник. Дополнительно рекомендованы гепатопротекторы, который защищают клетки от токсического действия желчных кислот.
- Противовирусные препараты.
 При хронических гепатитах вирусной этиологии применяют специальные схемы лечения интерферонами, ингибиторами РНК-полимеразы. Медикаменты снижают вирусную нагрузку в крови, угнетают репликацию вируса в клетках печени. Их комбинируют с дезинтоксикационными средствами.
При хронических гепатитах вирусной этиологии применяют специальные схемы лечения интерферонами, ингибиторами РНК-полимеразы. Медикаменты снижают вирусную нагрузку в крови, угнетают репликацию вируса в клетках печени. Их комбинируют с дезинтоксикационными средствами.
Хирургическое лечение
Осложненная желчнокаменная болезнь, которой сопутствует выделение кала серовато-белого цвета, требует оперативного вмешательства. Удаление конкрементов небольшого размера проводится во время лечебно-диагностической РХПГ, также применяют метод экстракорпоральной ударно-волновой литотрипсии. При выраженных изменениях билиарного тракта показано дренирование по Керру или Холстеду либо формирование холедоходигестивного анастомоза.
Бледный и белый кал: причины и лечение
Стул способен многое рассказать о состоянии нашего кишечника и пищеварительной системы. Именно поэтому изменение его цвета всегда должно настораживать, ведь это может быть признаком развития кого-либо заболевания или патологии.
Обычно каловые массы имеют большое количество оттенков, от коричневых до зеленоватых и даже почти чёрных. Что ни в коем случае не является нормой, так это белый кал. Этот симптом нуждается в пристальном внимании.
Бледный и белый кал
Белый или светлый, напоминающий глину, цвет каловых масс говорит о нарушениях, связанных с производством желчи. К этому процессу имеют отношение поджелудочная железа, печень и желчный пузырь. Каловые массы приобретают характерный коричневый цвет из-за желчных солей, выделяемых печенью.
Белый цвет кала может свидетельствовать об инфекционных заболеваниях печени, в результате которых снижается выработка желчи или происходит закупорка желчных путей. В этом случае органы пищеварения перестают должным образом усваивать жиры.
Случается, что кал приобретает бледный оттенок (желтоватый или сероватый) и выглядит жирным.
С одной стороны, проблемы со стулом хотя бы раз в жизни беспокоят каждого человека. Иногда такие нарушения носят временный характер и не представляют опасности для здоровья пациента. Но бывает, что подобные симптомы превращаются в повод для серьёзного беспокойства.
Иногда такие нарушения носят временный характер и не представляют опасности для здоровья пациента. Но бывает, что подобные симптомы превращаются в повод для серьёзного беспокойства.
Читайте также: Как правильно… ходить в туалет?
Причины появления белого кала
Появление белых каловых масс может быть обусловлено следующими факторами:
1. Приём лекарств
Употребление ряда медикаментов способно окрашивать стул человека в белый цвет. В первую очередь это касается антибиотиков, предназначенных для лечения инфекций (например, туберкулёза) и различных заболеваний органов пищеварения (в том числе, диареи).
Противовоспалительные средства и оральные контрацептивы также способны вызывать появление белесого стула. Приём стероидных анаболических средств может не только окрашивать кал в белый цвет, но и приводить к развитию медикаментозного гепатита.
Как правило, в таких случаях симптом исчезает сам по себе через несколько недель после окончания медикаментозного лечения.
2. Гепатит
Гепатит, или воспаление печени, обычно имеет вирусную природу. В зависимости от типа вируса у человека могут развиваться гепатит А, В или С.
Самым опасным типом заболевания является гепатит С. При отсутствии лечения он заканчивается смертью.
Одним из признаков гепатита является белый или напоминающий цвет глины кал. Этот симптом объясняется нарушениями работы печени, вызванными этим заболеванием.
3. Алкогольный гепатит
Причиной появления этого вида гепатита является злоупотребление алкогольными напитками. В этом случае из-за приёма алкоголя у человека развивается воспаление печени. Многое зависит от того, сколько алкоголя выпивает пациент и насколько давно он является зависимым от таких напитков.
Среди симптомов алкогольного гепатита можно выделить: асцит, слабость, отеки, печёночная кома и желтуха. Гепатит является одной из причин появления белого кала.
Как и вирусный, так и алкогольный гепатит могут приводить к развитию цирроза печени.
Не пропустите: Вредно ли терпеть, когда хочется в туалет? 5 серьезных последствий!
4. Цирроз печени
Цирроз является хроническим и необратимым заболеванием печени. Он приводит к полному разрушению клеток этого органа.
Из-за цирроза у пациента раздражаются и воспаляются желчные пути печени, в результате чего блокируется ток желчи. Это разрушает клетки печени, вызывая последующее рубцевание. Именно этот процесс и называется циррозом.
Что касается симптомов цирроза печени, то одним из них является белый кал.
5. Рак
Некоторые виды рака также способны приводить к появлению белых или светлых экскрементов. Как правило, этот симптом сопровождается сильной слабостью и упадком сил.
Рак поджелудочной железы, опухоли в желчном пузыре и другие онкологические заболевания могут приводить к закупорке желчных путей. В результате каловые массы пациента приобретают светло-желтый или напоминающий глину цвет. Такой цвет кала объясняется отсутствием к нем пищеварительных ферментов, вырабатываемых поджелудочной железой.
Такой цвет кала объясняется отсутствием к нем пищеварительных ферментов, вырабатываемых поджелудочной железой.
Обычно такой процесс сопровождается сильной слабостью у пациента. Дело в том, что из-за заболевания его организм перестаёт должным образом переваривать пищу и усваивать содержащиеся в ней микроэлементы. Проявляется хронический дефицит нутриентов.
6. Камни в желчном пузыре
Камни в желчном пузыре представляют собой твёрдые частицы, сформированные из шлаков. Они способны блокировать желчные пути, препятствуя выходу желчи.
Как правило, такие камни формируются из затвердевших частиц холестерина и билирубина. Когда они становятся слишком большими, происходит закупорка жёлчных путей, по которым содержащая билирубин жёлчь направляется в кишечник пациента. Отсутствие жёлчи приводит к появлению бледных каловых масс.
Случается, что крупные камни не удаётся вылечить с помощью одних только медицинских препаратов. В этом случае пациенту назначается хирургическое вмешательство для их удаления.
В этом случае пациенту назначается хирургическое вмешательство для их удаления.
7. Первичный склерозирующий холангит
Это заболевание характеризуется воспалением желчных путей и формированием в них рубцов.
Из-за этого поступление желчи в кишечник прерывается, что приводит к обесцвечиванию кала.
Первичный склерозирующий холангит можно вылечить с помощью медикаментов или хирургической операции.
Диагностика и лечение светлых испражнений
Появление светлого кала является серьезным симптомом, о котором нужно как можно скорее проинформировать врача. Как только он выяснит причины проблемы и поставит диагноз, можно будет назначить подходящее лечение.
Для постановки точного диагноза врачу потребуется провести разные анализы:
- Анализ крови, позволяющий обнаружить патологические изменения в показателях.
- Компьютерная томография поможет осмотреть внутренние органы.
- Ретроградная холангиопанкреатография – особый тип ядерного магнитного резонанса, позволяющий получить подробное изображение органов, отвечающих за производство и транспортировку желчи.

- Ультразвуковое исследование брюшной полости помогает увидеть её органы и оценить их состояние.
- Анализы функций печени.
- Хирургическое вмешательство с целью обнаружения дефектов жёлчных путей пациента.
Как только причина появления белого кала будет устранена, он вновь приобретёт свой нормальный цвет. В случае, если обнаруженная патология оказывается неизлечимой, аномальный оттенок экскрементов сохранится.
Белый кал у детей: причины и лечение
Не стоит забывать, насколько важно регулярно присматриваться к стулу детей, ведь он способен многое рассказать об их здоровье.
Белый кал и белый понос довольно часто встречаются у детей. Иногда это объясняется плохой переносимостью молока и молочных продуктов.
Не стоит относиться с беспечностью к этому симптому. В любом случае необходимо узнать точные причины появления у ребёнка белого кала, чтобы получить адекватное лечение.
Причины появления белого стула у детей
- Качество, количество и порции употребляемой пищи.

- Употребление холодной пищи.
- Нарушение усвоения пищи из-за присутствия мелких паразитов в кишечнике.
- Гепатит: нарушения работы печени негативным образом влияют на количество вырабатываемой желчи, необходимой для здорового пищеварения.
Лечение белого стула у детей
При обнаружении белого или светлого стула у ребёнка необходимо сразу же обратиться к врачу и сделать анализ кала.
Следует помнить о том, что ребёнок нуждается в большом количестве воды и минеральных солей.
Случается, что причиной обесцвечивания кала у ребёнка становятся кишечные паразиты. В этом случае ему будут назначены антибиотики для их удаления.
Необходимо помнить о том, что для лечения поноса у детей никогда нельзя давать им без рецепта препараты, содержащие лоперамид.
Белый цвет кала у взрослого | Gid Beauty
Каждый человек должен знать, какой цвет кала является нормальным, а какой — следствием заболевания. В этой статье я подробно расскажу про белый цвет кала у взрослого человека и ребенка, причины его возникновения, способы предотвращения и лечения болезней, связанных с изменением цвета кала. Но без консультации специалиста вам все равно не обойтись!
В этой статье я подробно расскажу про белый цвет кала у взрослого человека и ребенка, причины его возникновения, способы предотвращения и лечения болезней, связанных с изменением цвета кала. Но без консультации специалиста вам все равно не обойтись!
Белый кал у взрослого человека и ребенка
Всем известно, что нормальным цветом кала считается коричневый (темнее или светлее) и темно-серый (почти черный). Обычный, коричневый цвет вашего стула, означает присутствие в нем переваренных в кишечнике продуктов питания, которые вы употребляли за последние три дня, а также нахождение в кале переработанной желчи.
А у грудных детей до года напротив, нормальным цветом кала считается желто-коричневый, зеленоватый и светло-желтый, с характерным запахом и жидкой консистенцией. А все потому, что они питаются грудным молоком либо искусственными смесями. А присутствие в «стуле» вашего ребенка так называемых белых вкраплений (комочков), следствие плохо переваренной пищи. Боятся этого не стоит.
Если вы стали замечать, что у вас кал белого цвета и появились боли в животе, попытайтесь вспомнить, чем вы питались за последние три дня и как часто происходили приемы пищи. Ведь в некоторых случаях причиной обесцвеченного (белого кала) является чрезмерное потребление пищи с содержанием большого количества жира. Например, сливочное масло, сало, домашняя сметана, густые сливки и т.д.
Все эти перечисленные продукты могут вызвать светлый и жидкий стул с неприятным запахом. Также кал белого цвета может появится при заболеваниях желудочно-кишечного тракта, мочеполовой системы, поджелудочной железы и болезней печени. Если же у вас проблемы с желудком, тогда вам нужно производить очищение кишечника под руководством врача.
Если с приемами пищи и продуктами питания у вас все в порядке, тогда стоит вспомнить, принимали ли вы какие-нибудь лекарства, в период когда заметили обесцвечивание кала? Потому что существуют случаи, когда белый кал являлся причиной нарушения работы печени под воздействием лекарственных препаратов. В основной это лекарства:
В основной это лекарства:
- противогрибковые;
- антибиотики;
- с противовоспалительным действием;
- для лечения туберкулеза;
- для лечения подагры;
- от эпилепсии;
- жаропонижающие, содержащие ацетилсалициловую кислоту;
- оральные контрацептивы.
Если вы являетесь очевидцем появления белого кала впервые и не хотите делать поспешных выводов о причинах его появления, то я вам советую понаблюдать несколько дней за его цветом и консистенцией. Потому что появление обесцвеченного кала не всегда является причиной каких-либо заболеваний. И если нет серьезных проблем, то цвет вашего стула изменится через 1-2 дня. Но если вы видите, что улучшений нет, то вам необходимо обратится к врачу за консультацией и лечением.
Кал белого цвета у ребенка
Почему кал белого цвета иногда проявляется и у детей? К сожалению, этот вопрос мучает многих родителей! Но не смотря на глобальность проблемы, появление светлого (белого) стула у грудных детей встречается довольно редко. В основном это дети от года и старше. Частой причиной появления белого кала у детей считается неправильное питание. Так же светлый стул может появится в период прорезывания зубов и введение прикорма.
В основном это дети от года и старше. Частой причиной появления белого кала у детей считается неправильное питание. Так же светлый стул может появится в период прорезывания зубов и введение прикорма.
Белый цвет кала у взрослого и ребенка всегда является звоночком к тревоге. Обязательно необходимо показаться врачу и следовать его рекомендациям.
причины появления какашек белого цвета или с белыми прожилками, крупинками, комочками
Для полноценной переработки любого количества пищи организму необходимо, чтобы в желчном пузыре и поджелудочной железе выработалось достаточное количество ферментов. Избыток или недостаток этих веществ отражается на общем состоянии здоровья и первым реагирует цвет стула. Именно когда ферменты поджелудочной железы не вырабатываются в необходимом количестве, появляется белый кал.
Также белый цвет кала появляется, когда желчный сок просто переработался в желудке, а не сопровождает процесс пищеварения до конца. Причин такому явлению может быть невероятно много, и далеко не все они ужасны и пугающие, однако, если вы увидели кал белого цвета, лучше внимательнее оценить общее состояние здоровья.
Причины могут таиться в рационе
Белый стул может быть вызван обильным приемом в пищу жирных продуктов, таких как сливки, сливочное масло, сало, жирная сметана. Также данное явление может спровоцировать и слишком однообразное питание, зачастую растительная диета. Большое количество молочных продуктов в дневном рационе также может придать белый цвет калу взрослого.
Причины белого кала могут крыться в приеме ряда препаратов:
- Препаратов для борьбы с эпилепсией.
- Ацетилсалициловой кислоты.
- Медикаменты для борьбы с грибковыми возбудителями.
- Средства для лечения туберкулеза.
Все они имеют большое влияние на пищеварительную систему. Именно поэтому могут появляться в кале белые комочки, или он и вовсе станет светлым.
Если осветление испражнений вызвано приемом пищи, то достаточно убрать из меню жирные продукты, и уже через несколько дней все нормализуется, с восстановлением стула после приема медикаментов дело обстоит несколько сложнее, так как организму нужно будет восстановиться после ударной дозы активных лечебных веществ.
Если этого не произошло, то стоит более серьезно отнестись к переменам цвета стула. Достаточно часто белый кал становится показателем того, что в организме наблюдаются негативные изменения.
Осветление кала в первую очередь говорит о нарушении флоры кишечника, а также это может говорить о песке и камнях в желчном пузыре или заболеваниях печени. Определить точный источник болезни может только врач после ряда обследований.
О каких недугах может сказать светлый кал
Когда появляется кал белого цвета, вероятнее всего, что желчь не поступает в кишечник, что негативно влияет на усвоение полезных веществ и работу пищеварительной системы в целом.
Произойти это может при развитии группы достаточно сложных недугов:
- Нарушение работы поджелудочной железы. Провоцирует панкреатит неправильное питание, злоупотребление алкоголем и инфекционные недуги.
- Гепатит подразумевает разрушение клеток печени. Это заболевание имеет достаточно большое разнообразие подвидов, так как спровоцировать его могут достаточно различные причины.

- Холецистит – заболевание, которое описывают, как воспаление желчного пузыря, поэтому он не может полноценно выполнять свою функцию. Данное нарушение вызывает не только стул белого цвета, но и сильные боли, изменение консистенции кала, упадок сил и даже повышение температуры.
- Болезнь Крона. Этот недуг считается очень сложным, поскольку отражается на всей пищеварительной системе. В момент развития заболевания наблюдается воспаление всех органов ЖКТ.
- Злокачественные опухоли в органах пищеварительной системы. На ранних стадиях чаще всего симптомов у этого заболевания нет, и именно осветление фекалий у взрослого человека может помочь своевременно определить недуг и вылечить его. Также наблюдается упадок сил, потеря веса и аппетита, помимо этого часто меняется консистенция кала. Ведь в этом случае самым страшным является позднее выявление заболевания, а вот на ранних стадиях процент успешности лечения очень велик.
Важно! Если кал белого цвета, не игнорируйте это явление, а лучше лишний раз обратитесь к врачу, это может сохранить вам здоровье или даже спасти жизнь.

Если же фекалии еще не посветлели, но вы видите в кале белые крупинки или слизь такого же цвета, то это может говорить о развитии таких заболеваний:
- Целиакия.
- Колит.
- Пищевое отравление.
- Проктит.
- Аллергия на продукты питания.
- Дивертикулит и т.д.
Эти заболевания достаточно легко лечатся, если начать терапию еще на старте развития недуга.
Когда нужно бить тревогу неотложно
Не всегда при изменении цвета экскрементов у человека нужно бежать к врачу, порой можно понаблюдать несколько дней, и все может нормализоваться, но есть симптомы, которые должны заставить незамедлительно обратиться за помощью к специалисту.
Итак, к врачу нужно обращаться обязательно, если в кале у взрослого наблюдается изменение цвета и такие симптомы:
- Спазмирующие и острые боли в животе.
- Тошнота.
- Повышение температуры более 38 градусов.
- Темно-коричневая моча.

- Появление дыхания с резким неприятным запахом.
- Рвота.
- Болевые ощущения в области заднего прохода.
- Белые прожилки в кале.
- Кровяные вкрапления в фекалиях.
Не стоит бояться обратиться к врачу с подобными жалобами, это повысит шанс на успешное и быстрое выздоровление. Стоит помнить, что все кишечные и желудочные заболевания опасны своими осложнениями, поэтому крайне важно устранять подобные недуги на самых ранних стадиях развития. Белый кал у взрослого должен обратить внимание человека на состояние своего здоровья.
Как проводится диагностика и терапия
Для определения конкретного заболевания в этих случаях проводится осмотр пациента, а также исследование фекалий и берется кровь для биохимического исследования. По результатам этих обследований врач сможет установить диагноз и назначить конкретное лечение.
Но до обращения к врачу можно провести несколько несложных терапевтических процедур. Например, стоит пересмотреть рацион и употреблять большое количество воды.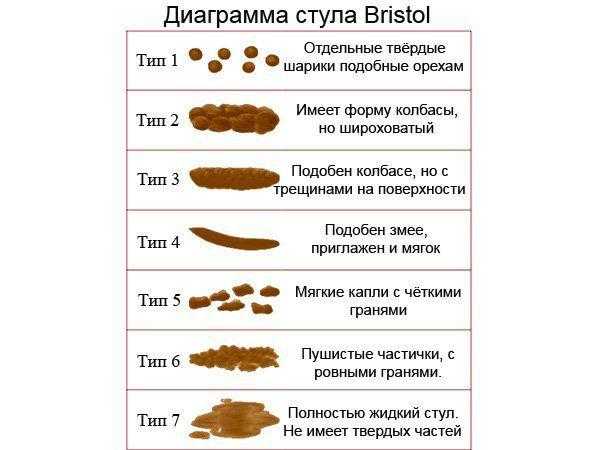 Медикаменты без консультации врача лучше не принимать, так как это может усугубить симптоматику или убрать явные проявления болезни, что ухудшит возможность правильной диагностики недуга.
Медикаменты без консультации врача лучше не принимать, так как это может усугубить симптоматику или убрать явные проявления болезни, что ухудшит возможность правильной диагностики недуга.
Надо отметить, что белый стул может возникнуть при развитии очень тяжелых патологий, поэтому оставлять его без внимания нельзя, и самостоятельно подобрать терапию невозможно. Можно использовать народные средства, как дополнение к традиционным методам лечения, но ни в коем случае не заменять их, и лучше посоветоваться о таких методах лечения тоже со специалистом.
Оказывается, что цвет кала может сказать о многом и помочь получить пациенту своевременное лечение. И если эта статья помогла вам разобраться в интересующих вопросах, то оставьте свой отзыв или лайк, чтобы другие читатели также обратили на нее внимание. Возможно, кому-то это сильно поможет.
Белый налет на языке — симптомы какой болезни? — Клиника «Доктор рядом»
Чаще всего симптом белый налет на языке проявляется в следующих заблеваниях:
Обычно белый налет на языке образовывается в результате жизнедеятельности бактерий и снижения функции слюнных желез ночью. Часто его сопровождает запах изо рта. Утром белый язык очищается во время гигиенических процедур. Но если этого не происходит при правильной гигиене полости рта или днем налет появляется вновь – это говорит о наличии сбоев в работе ЖКТ, инфекционных болезнях. Чаще всего симптом белый налет на языке проявляется при следующих заболеваниях:
Часто его сопровождает запах изо рта. Утром белый язык очищается во время гигиенических процедур. Но если этого не происходит при правильной гигиене полости рта или днем налет появляется вновь – это говорит о наличии сбоев в работе ЖКТ, инфекционных болезнях. Чаще всего симптом белый налет на языке проявляется при следующих заболеваниях:
Причины белого налета на языке
-
Аутоимунный гастрит – хронический воспалительный процесс, затрагивающий слизистую оболочку желудка. При данном заболевании антитела, вырабатываемые организмом, атакуют клетки эпителия желудка, вызывая атрофию слизистой. Является довольно редкой патологией. Для аутоимунного гастрита характерно образование белого налета на языке. В случае обострения цвет меняется на желтый.
-
Бульбит – воспаление луковицы двенадцатиперстной кишки. Может быть острым и хроническим. Также выделяется очаговый и диффузный характер воспаления.
 Бульбит является вторичным заболеванием, самостоятельно он выделяется очень редко. Среди симптомов бульбита – образование белого либо желтого налета на языке (зависит от вида патологии).
Бульбит является вторичным заболеванием, самостоятельно он выделяется очень редко. Среди симптомов бульбита – образование белого либо желтого налета на языке (зависит от вида патологии).
-
При гастрите с пониженной кислотностью происходит воспаление слизистой оболочки желудка, на фоне которого понижается кислотность желудочного сока, уменьшается его количество, ухудшается способность переваривать пищу. Заболевание распространено среди людей среднего и пожилого возраста, а также любителей острой, жирной пищи и алкогольных напитков. Для гастрита с пониженной кислотностью характерен белый налет на языке. В зависимости от стадии заболевания оттенок может меняться на желтый и серовато-желтый.
-
Геморрагический гастрит – воспаление слизистой оболочки желудка, которое сопровождается возникновением геморрагий и эрозий. Это опасное, быстро прогрессирующее заболевание, грозящее тяжелыми последствиями, в частности, внутренним кровотечением.
 Для геморрагического гастрита характерно образование белого налета на языке.
Для геморрагического гастрита характерно образование белого налета на языке.
-
Дискинезия желчевыводящих путей – патология, при которой происходит нарушение моторики желчного пузыря и возникают сбои в функционировании желчных протоков. В результате происходит застой либо чрезмерное выделение желчи. При дискинезии желчевыводящих путей образуется белый или желтоватый налет на языке (зависит от стадии заболевания).
-
Хронический атрофический гастрит – тип гастрита, для которого характерно истончение слизистой оболочки желудка, сокращение количества желез и секреторная недостаточность. Считается самым опасным, предраковым состоянием. При хроническом атрофическом гастрите возникает белый или серовато-белый налет на языке, возможно появление отпечатков зубов на нем.
-
Хронический гастрит – воспалительное заболевание, во время которого возникают дистрофические изменения слизистой оболочки желудка и нарушение его функций.
 Выделяют гастрит с повышенной, нормальной и пониженной кислотностью желудка. По оценкам специалистов, хроническим гастритом страдает более 50% взрослого населения. Для хронического гастрита характерно образование белого, бело-желтого либо серовато-белого налета на языке.
Выделяют гастрит с повышенной, нормальной и пониженной кислотностью желудка. По оценкам специалистов, хроническим гастритом страдает более 50% взрослого населения. Для хронического гастрита характерно образование белого, бело-желтого либо серовато-белого налета на языке.
-
Хронический дуоденит – воспалительное заболевание двенадцатиперстной кишки с дистрофическим поражением эпителия, имеющее полиэтиологическую природу. Возможно образование эрозий и атрофия кишечных желез. Может быть самостоятельной патологией или сопутствовать другим болезням ЖКТ. При хроническом дуодените язык обложен белым налетом.
-
Энтерит – воспалительный процесс слизистой оболочки тонкого кишечника различной этиологии, для которого характерны нарушения пищеварения и всасывания. При хронической стадии болезни возможно возникновение атрофии слизистой. Для энтерита характерно обложение языка с возникновением отпечатков зубов по краям.

-
Пельвиоперитонит – воспалительное заболевание брюшины малого таза, сопровождается дистрофическими изменениями, нарушениями микроциркуляции, повышенной проницаемостью сосудов, образованием спаек. Возникает в результате инфекционных процессов. При пельвиоперитоните язык покрывается белым либо сероватым налетом.
-
Ангина – острое инфекционное воспалительное заболевание, поражающее лимфоидную ткань миндалин ребенка. Обычно протекает с повышением температуры, увеличением шейных и подчелюстных лимфоузлов, образованием гнойного налета на миндалинах. Ангина у детей может спровоцировать развитие тяжелых осложнений. При ангине у детей язык обложен белым налетом.
-
Молочница (кандидоз) у мужчин – урогенитальная инфекция, характеризующаяся инфицированием ротовой полости и головки полового члена. Имеет грибковую природу происхождения и возникает в результате жизнедеятельности грибов Candida.
 Иногда заболевание может протекать без явно выраженной симптоматики. Для молочницы у мужчин характерно образование белого творожистого налета на языке и деснах.
Иногда заболевание может протекать без явно выраженной симптоматики. Для молочницы у мужчин характерно образование белого творожистого налета на языке и деснах.
Лечение
Если кроме белого налета на языке не проявляются никакие прочие симптомы, следует более тщательно соблюдать гигиену ротовой полости – регулярно чистить зубы и язык, ополаскивать рот водой или отваром трав после принятия пищи. Также рекомендуется пересмотреть свой рацион. При обилии сладких, острых, жирных продуктов нередко возникает белый или желтоватый налет на языке.
В случае если эти меры не принесли должного результата и присутствуют другие симптомы, следует обратиться к специалистам. При возникновении дискомфортных ощущений в ротовой полости нужно посетить стоматолога. Если стоматологические заболевания будут исключены, придется отправиться к отоларингологу, гастроэнтерологу, терапевту для проведения ряда исследований. Обязательным будет анализ крови для выявления воспалительных процессов, патологий функций почек, поджелудочной железы, печени. Возможно, потребуются анализы мочи и кала, проведение ультразвуковой диагностики при подозрениях на патологии желудочно-кишечного тракта.
Возможно, потребуются анализы мочи и кала, проведение ультразвуковой диагностики при подозрениях на патологии желудочно-кишечного тракта.
После проведения обследования и постановки диагноза назначается лечение заболеваний, вызывающих образование налета на языке. Крайне нежелательно самостоятельное лечение народными методами или лечение подходящих по симптоматике заболеваний медикаментами без участия врача. Это может привести к чрезвычайно негативным последствиям для здоровья.
Профилактика
Для профилактики образования налета на языке патологического характера следует регулярно проходить медицинские осмотры. Также рекомендуется ограничить употребление жареной, жирной, острой пищи, сладостей, фастфуда, алкогольных напитков. При частом употреблении крепкого чая, кофе, регулярном курении нередко на языке возникает налет серого или темного оттенка. Чтобы этого не происходило, нужно отказаться от сигарет и сократить количество кофе и чая. При обезвоживании на языке может появиться налет коричневого оттенка. Поэтому очень важно соблюдать питьевой режим.
При обезвоживании на языке может появиться налет коричневого оттенка. Поэтому очень важно соблюдать питьевой режим.
Позвоните в наш контакт-центр по телефону 8 (495) 230 03 09 и мы поможем Вам записаться к специалисту!
Симптом — кровь в кале
Кровь в кале — часто встречающийся симптом. Количество и качество крови может быть различным, что, в свою очередь, говорит о разных заболеваниях.
Помарки крови на туалетной бумаге после дефекации. Это может свидетельствовать о наличии небольших дефектов перианальной кожи, связанных с воспалением кожи в этой зоне (перианальный дерматит). Причинами данного заболевания могут служить: нарушение кишечной флоры, нарушение флоры влагалища или местная (перианальная) инфекция, «пришедшая» извне (общественные бани, сауны, бассейны и пр. ) Диагноз чаще всего ставиться на первичном осмотре, при нечеткой картине поражений кожи необходимо дополнительное исследование в виде мазка или посева с кожи в области анального отверстия (воронки).
) Диагноз чаще всего ставиться на первичном осмотре, при нечеткой картине поражений кожи необходимо дополнительное исследование в виде мазка или посева с кожи в области анального отверстия (воронки).
Причины выделения крови
- Наиболее часто встречающейся причиной выделения крови из анального канала является геморрой. При этом заболевании выделения крови чаще всего возникают в конце дефекации, а при «запущенном случае» могут быть и вне ее (при мочеиспускании, кашле, чихании, активных движениях в течении дня). Количество крови может быть различным — помарки на туалетной бумаге, «капли» на нательном белье, иногда выделения крови могут быть даже «струей». Кровь чаще всего яркого, алого цвета, без сгустков и не смешана с каловыми массами (на них или даже без них). Существует целый комплекс причин развития кровоточащего геморроя и множество факторов, вызывающих обострение этого заболевания. Чаще всего причиной являются продолжительные, хронические запоры, длительное сидение на унитазе, тяжелые физические нагрузки (в т.
 ч. и спортивные), беременность и пр. К обострению может привести неправильное питание (злоупотребление острым, специями, алкоголем), частое посещение саун или бань, частые перелеты и пр. Диагноз чаще всего ставится на первичном приеме после подробного сбора анамнеза (жалобы пациента и история развития его болезни) и осмотра. Стоит отметить, что в диагностике данного заболевания часто используется не только пальцевой осмотр, но и осмотр при помощи аноскопа (ректального зеркала) или ректороманоскопия (исследование проводит врач-проктолог, но при необходимости данного исследования нужна небольшая подготовка и врач предупредит о времени исследования в другой день).
ч. и спортивные), беременность и пр. К обострению может привести неправильное питание (злоупотребление острым, специями, алкоголем), частое посещение саун или бань, частые перелеты и пр. Диагноз чаще всего ставится на первичном приеме после подробного сбора анамнеза (жалобы пациента и история развития его болезни) и осмотра. Стоит отметить, что в диагностике данного заболевания часто используется не только пальцевой осмотр, но и осмотр при помощи аноскопа (ректального зеркала) или ректороманоскопия (исследование проводит врач-проктолог, но при необходимости данного исследования нужна небольшая подготовка и врач предупредит о времени исследования в другой день). - В 50-70% случаев выделение крови может быть при появлении анальных трещин (как при появлении острых дефектов слизистой, так и при обострении хронических). Интенсивность выделений крови при анальных трещинах так же бывает различной: от помарок крови на туалетной бумаге до капель в унитазе. При этом заболевании кровь так же будет яркого алого цвета, без сгустков и не смешана с каловыми массами, может выглядеть как полоска на кале.

- Выделения крови так же сопровождают такие заболевания, как неспецифический язвенный колит, и другие колиты, лучевой и другие проктиты, болезнь Крона, дивертикулы, эндометриоз, пролапс, инвагинация прямой кишки и пр.
- Наиболее страшным заболеванием, при котором появляется кровь в кале является онкологическое поражение толстого кишечника (в т.ч. рак анального канала и рак прямой кишки). Выделения крови могут начинаться небольшими порциями и напоминать выделения крови при геморрое, это очень опасно, т.к. онкопроцесс может развиваться практически бессимптомно на начальных стадиях и проявляться лишь выделением крови. Кровь при этом может быть как алой, так и темной, со сгустками и слизью.
Оценить
Средняя: 4,00 (45 оценок)
Ваша оценка:
ОтменитьБледный стул: причины, диагностика и лечение
Что такое бледный стул?
Нормальный стул может иметь оттенки коричневого, в основном из-за вашего рациона. Бледный стул — это ненормально. Если ваш стул бледный или глиняного цвета, у вас могут быть проблемы с дренажом желчной системы, которая состоит из желчного пузыря, печени и поджелудочной железы.
Бледный стул — это ненормально. Если ваш стул бледный или глиняного цвета, у вас могут быть проблемы с дренажом желчной системы, которая состоит из желчного пузыря, печени и поджелудочной железы.
Желчные соли выделяются печенью в стул, что придает стулу коричневый цвет. Если ваша печень не вырабатывает достаточно желчи или если поток желчи заблокирован и не выходит из печени, ваш стул может стать бледным или глиняного цвета.
Время от времени бледный стул может не вызывать беспокойства. Если это происходит часто, у вас может быть серьезное заболевание. Вам следует обращаться к врачу всякий раз, когда у вас бледный или глиняный стул, чтобы исключить болезнь или недомогание.
Есть много возможных причин бледного стула. Некоторые из распространенных причин включают:
Лекарства
Определенные лекарства, такие как нестероидные противовоспалительные препараты ибупрофен (Advil) и напроксен (EC-Naprosyn), противозачаточные таблетки, некоторые антибиотики и анаболические стероиды могут вызывать лекарственные препараты. гепатит.Лекарственный гепатит — это опухоль или воспаление печени, вызванное приемом лекарств.
гепатит.Лекарственный гепатит — это опухоль или воспаление печени, вызванное приемом лекарств.
У большинства людей лекарственный гепатит и связанный с ним обесцвеченный стул обычно проходят в течение нескольких недель после прекращения приема лекарств.
Вирусный гепатит
Вирусный гепатит — это опухоль или воспаление печени, вызываемое вирусами, такими как вирусы гепатита A, B или C. Гепатит С часто приводит к заболеванию печени.
Ваш врач может диагностировать тип вируса гепатита, который у вас есть, и помочь вам составить лучший план лечения для вас.
Алкогольный гепатит
Алкогольный гепатит — это отек или воспаление печени, вызванное употреблением чрезмерного количества алкоголя. Алкогольный гепатит может привести к заболеванию печени или печеночной недостаточности.
Чтобы вылечить эту форму гепатита, вам нужно отказаться от употребления алкоголя. Ваш врач может помочь вам, если вы стали зависимыми от алкоголя. Алкогольный гепатит также может вызывать недоедание, поэтому вам может потребоваться специальная диета, чтобы получить необходимые витамины и другие питательные вещества.
Лекарства, такие как преднизон (RAYOS) и пентоксифиллин (Pentopak), также могут лечить воспаление печени.
В тяжелых случаях может потребоваться пересадка печени.
Билиарный цирроз
Билиарный цирроз печени — это воспаление или раздражение желчных протоков в печени. Воспаление или раздражение блокируют поступление желчи в кишечник. Точная причина билиарного цирроза печени неизвестна. От билиарного цирроза нет лекарства, и болезнь может привести к летальному исходу.
Лечение может помочь справиться с симптомами и предотвратить осложнения. Обычно назначаемые лекарства включают холестирамин (Квестран) для лечения зуда и урсодиол (Урсо Форте), который помогает удалить желчь из кровотока.
Ваш врач может также порекомендовать принимать витамины A, K, E и D, чтобы восполнить питательные вещества, которые теряются с жирным стулом. Добавки кальция также могут помочь предотвратить потерю плотности костей.
В тяжелых случаях ваш врач может порекомендовать лечение печени.
Камни в желчном пузыре
Камни в желчном пузыре — это твердые отложения в желчном пузыре, которые могут блокировать отток желчи.
Лекарства иногда могут растворять камни в желчном пузыре. Вам может потребоваться операция по удалению камней в желчном пузыре, если они большие или лекарства неэффективны.
Склерозирующий холангит
Склерозирующий холангит — это воспаление или рубцевание желчных протоков, которые являются трубками, по которым желчь проходит по всему телу. Точная причина этого заболевания неизвестна, но частично это могут быть генетические факторы.
При склерозирующем холангите можно лечить как медикаменты, так и операции. Обычно назначаемые лекарства включают:
Ваш врач может также назначить добавки с витаминами A, D, E и K, чтобы восполнить то, что организм потерял. Ваш врач может также назначить антибиотики.
Общие операции, используемые для лечения склерозирующего холангита, включают:
- эндоскопический баллон: введение баллона на конце длинной трубки в желчные протоки для открытия любого сужения.

- катетер для дренирования желчевыводящих путей: установка дренажа в сужении желчи. протоков
- удаление толстой и прямой кишки в тяжелых случаях
- трансплантат печени
Структурные дефекты желчевыводящей системы
Возможно, вы родились со структурными дефектами желчевыводящей системы, которые препятствуют оттоку желчи.
После медицинского осмотра ваш врач может назначить несколько тестов, чтобы определить, есть ли у вас структурные дефекты. Эти тесты включают анализы крови, сканирование и рентген.
Ваш врач может исправить дефекты хирургическим путем. Тип дефекта определит тип хирургической процедуры, которую будет использовать врач.
Стриктура желчного пузыря
Операция по удалению желчного пузыря может привести к сужению желчных протоков. Это состояние известно как стриктура желчных протоков.
Ваш врач может исправить проблемы с помощью операции или стента.Стент — это небольшая трубка, которую хирург помещает внутрь протоков, чтобы они оставались открытыми, чтобы желчь могла свободно течь.
Опухоли
Доброкачественные (доброкачественные) или злокачественные (раковые) опухоли желчевыводящей системы могут препятствовать оттоку желчи или вызывать воспаление печени.
Ваш врач может удалить опухоль хирургическим путем. Если опухоль злокачественная, вам может потребоваться облучение — терапия, которая использует рентгеновские лучи или гамма-лучи для уничтожения раковых клеток. Также можно использовать химиотерапию. Это использование сильнодействующих препаратов для уничтожения раковых клеток.
Кисты
Кисты желчных протоков могут препятствовать оттоку желчи.
Кисты могут исчезнуть без лечения, или ваш врач может провести операцию по их удалению. Операция проводится лапароскопически, с небольшими разрезами и меньшим дискомфортом, чем при обычной операции.
Яркий стул у детей обычно вызывается разноцветными продуктами, например хлопьями для завтрака. Однако бледный, белый или глиняный стул у детей может быть вызван чем-то более серьезным. Вот некоторые из причин:
Вот некоторые из причин:
- диета только на молоке
- сульфат бария из бариевой клизмы
- антациды
- закупорка желчных протоков или заболевание печени
Вам следует обращаться к врачу каждый раз, когда стул вашего ребенка меняет цвет, особенно если они не ели ярко окрашенной пищи или если стул бледный, белый или глиняный. Только ваш врач может определить точную причину и назначить правильное лечение.
Если причиной является еда или лекарство, исключение их из рациона ребенка поможет прояснить состояние.Если причиной является заболевание печени или закупорка желчного протока, это может быть опасно для жизни и может потребовать хирургического вмешательства или приема лекарств.
Табуреты цвета глины | Причины и методы лечения светлого стула
Причины появления светлого стула
Структуры желчевыводящей системы
Как обсуждалось выше, светлый стул означает недостаток желчи. Условия, которые влияют на выработку или отток желчи, включают желчевыводящие пути или желчевыводящую систему (также известную как желчное дерево), которая включает следующие органы:
- Печень: Печень является крупнейшим органом брюшной полости, ответственным за множественные метаболические процессы организм, включая переработку пищи в энергию, удаление токсинов из организма и накопление питательных веществ, которые организм может использовать для последующего использования.

- Желчный пузырь: Это небольшой орган под печенью, в котором хранится жидкость, называемая желчью. Желчь помогает расщеплять жир.
- Общий желчный проток: Общий желчный проток — важная трубная структура, которая соединяет все вышеперечисленные органы и позволяет желчи должным образом проходить через пищеварительную систему. Он переносит желчь из печени и желчного пузыря в тонкий кишечник.
См. Изображение желчевыводящей системы здесь.
Эти органы и протоки работают вместе, чтобы производить, хранить и выделять желчь, и любое состояние, которое нарушает или повреждает эту систему и уменьшает или препятствует оттоку желчи, может привести к светлому цвету стула.
Обструктивные причины
Обструктивные причины, которые могут привести к светлому цвету стула, включают следующие.
- Развитие: У младенцев аномальное развитие желчевыводящих путей может привести к полной потере проходимости (закрытию) протоков, затруднению оттока желчи при рождении и появлению ахолического стула.
 Это состояние известно как атрезия желчных путей. Атрезия желчных путей — самая частая причина желтухи новорожденных и самая частая причина трансплантации печени у детей.
Это состояние известно как атрезия желчных путей. Атрезия желчных путей — самая частая причина желтухи новорожденных и самая частая причина трансплантации печени у детей. - Камни: Как обсуждалось выше, желчный пузырь является компонентом желчного дерева. Часто камни (камни в желчном пузыре) могут образовываться внутри желчного пузыря. Когда камни в желчном пузыре закупоривают общий желчный проток. Эта преграда может препятствовать оттоку желчи и препятствовать ее выведению с калом.
- Рак: Любое злокачественное новообразование желчных путей может привести к обструкции протоков, необходимых для оттока желчи. Например, рак головки поджелудочной железы может напрямую поражать общий желчный проток, как показано на этом изображении.
Причины воспалительного процесса
Печень восприимчива к воспалениям (гепатиту) и травмам по разным причинам. Так как печень вырабатывает желчь, гепатит может привести к снижению выработки желчи, что приводит к светлому цвету стула.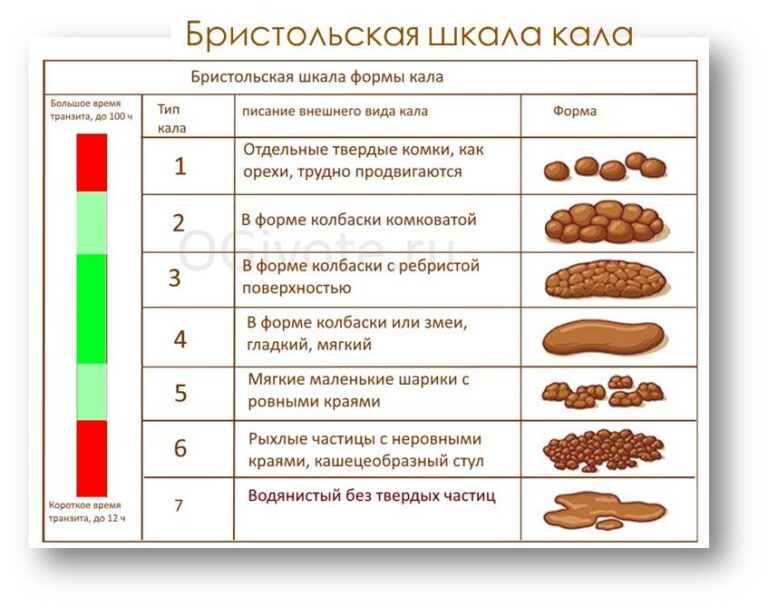
- Инфекционный: Хотя бактериальные, грибковые и паразитарные патогены также могут инфицировать печень, основным инфекционным агентом печени является вирус. Вирусный гепатит, помимо многих других побочных эффектов, таких как тошнота, рвота, утомляемость, лихорадка, может привести к окрашиванию в глиняный или светлый стул.
- Аутоиммунные: Многие воспалительные заболевания, в результате которых организм атакует себя, также могут поражать желчевыводящие пути и его органы, вызывать травмы, которые приводят к повреждению печени и, в конечном итоге, к снижению выработки или поступления желчи в стул. Например, первичный билиарный холангит — это состояние, при котором иммунные клетки атакуют желчные протоки и вызывают разрушение и возможное исчезновение протоков.
Диетические причины
Диетические причины светлого стула могут включать следующее.
- Лекарства: Лекарства, такие как PeptoBismol и другие лекарства, используемые для лечения диареи, могут вызывать светлый стул, если они принимаются в больших дозах или употребляются в течение длительного периода времени.

- Токсичные вещества: Алкоголь может быть токсичным для желчевыводящих путей, в первую очередь для печени, и вызывать гепатит.
Синдром раздраженного кишечника (СРК)
Синдром раздраженного кишечника (СРК) — хроническое заболевание толстой кишки. Он характеризуется периодическими болями в животе и проблемами с дефекацией, которые трудно поддаются лечению.Признаки и симптомы СРК обычно не являются серьезными или опасными для жизни …
Гепатит В
Гепатит В — это инфекция печени, вызванная вирусом гепатита В (ВГВ). Существуют и другие вирусы гепатита (A, C, D, E), которые могут вести себя и передаваться по-разному. HBV вызывает отек и воспаление печени, что препятствует ее нормальному функционированию. HBV может вызвать кратковременное острое заболевание t …
Возможный ранний синдром раздраженного кишечника (ibs)
Синдром раздраженного кишечника (IBS) — очень распространенная проблема, поражающая толстый кишечник.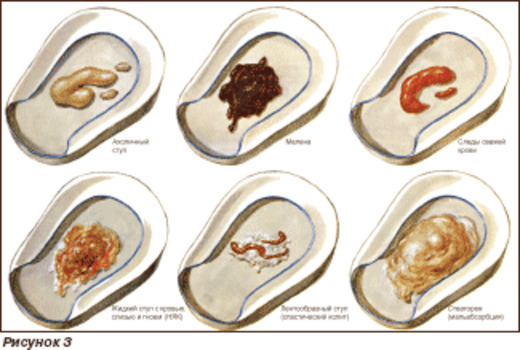 Это может вызвать боль в животе, спазмы, вздутие живота, запор или диарею. Врачи считают, что СРК возникает из-за того, что мозг отправляет неверные сообщения в кишечник, например, во время сильного стресса, вызывая физические изменения. Формальные критерии для этого диагноза требуют 3 месяцев симптомов. Поэтому у вас может быть ранняя презентация.
Это может вызвать боль в животе, спазмы, вздутие живота, запор или диарею. Врачи считают, что СРК возникает из-за того, что мозг отправляет неверные сообщения в кишечник, например, во время сильного стресса, вызывая физические изменения. Формальные критерии для этого диагноза требуют 3 месяцев симптомов. Поэтому у вас может быть ранняя презентация.
Редкость: Обычная
Основные симптомы: усталость, боль в животе (боль в животе), тошнота или рвота, изменения стула, запор
Срочность: Врач первичной медико-санитарной помощи
Неспецифические изменения стула
множество факторов, влияющих на внешний вид чьего-либо стула.Часто изменение цвета и / или консистенции стула вызвано приемом пищи или лекарств. Листовая зелень и некоторые овощи, такие как шпинат и капуста, могут сделать стул зеленым. Железо и лекарства, содержащие висмут, такие как пепто-бисмол, могут сделать стул черным. Похоже, ваша смена стула, вероятно, является отклонением от нормы.
Редкость: Часто
Основные симптомы: черный стул, зеленый стул, темно-коричневый стул, красный стул
Симптомы, которые никогда не возникают при неспецифическом изменении стула: дегтеобразный стул, потеря веса, ректальное кровотечение, лихорадка
Срочность: Подожди и наблюдай
Нормальное возникновение диареи
Диарея может быть признаком серьезного заболевания, особенно у маленьких детей, но в некоторых случаях она имеет гораздо более простую причину и легко поддается лечению.
Если жидкий стул бывает часто — три или более раз в день — без других симптомов болезни, то наиболее частой причиной является еда или питье.
Чрезмерное употребление кофеина, пива или вина оказывает на некоторых людей слабительное действие. Искусственные подсластители — сорбит и маннит — известные слабительные средства, также как и некоторые травяные добавки, а также витаминные и минеральные препараты, отпускаемые без рецепта.
Непереносимость лактозы или неспособность переваривать натуральный сахар в молоке вызывает расстройство пищеварения и диарею.
Диарея может вызывать обезвоживание и минеральный дисбаланс, независимо от причины, поэтому все еще важно бороться с этим.
Лучшее лечение — исключить из рациона некоторые продукты или добавки и наблюдать за результатами. Это покажет, какие предметы вызывают диарею.
Всегда разумно использовать любые новые добавки в умеренных количествах, чтобы в случае повторения проблемы причина была очевидна.
Редкость: Обычный
Основные симптомы: диарея, легкая диарея
Симптомы, которые всегда возникают при нормальном возникновении диареи: диарея
Симптомы диареи, которые никогда не возникают при нормальном течении диареи тяжелая диарея, ухудшение диареи, тяжелое заболевание, плохой внешний вид
Срочность: Самолечение
Печеночная недостаточность
Печень — большой и важный орган в правой части живота, прямо под нижними ребрами. Он отвечает за бесчисленное множество функций — от очистки от токсинов и обработки питательных веществ до производства жизненно важных белков крови. В результате печеночная недостаточность может вызывать широкий спектр симптомов, но чаще всего …
Он отвечает за бесчисленное множество функций — от очистки от токсинов и обработки питательных веществ до производства жизненно важных белков крови. В результате печеночная недостаточность может вызывать широкий спектр симптомов, но чаще всего …
Гипотиреоз
Гипотиреоз, или «недостаточная активность щитовидной железы», означает, что щитовидная железа шеи не вырабатывает достаточное количество гормонов. Это вызывает замедление метаболизма в организме.
Состояние может возникать из-за аутоиммунного заболевания; любая операция или лучевая терапия щитовидной железы; некоторые лекарства; беременность; или употребление слишком большого или слишком малого количества йода.Часто встречается у женщин старшего возраста с семейным анамнезом заболевания.
Общие симптомы включают усталость, постоянное чувство холода, увеличение веса, замедление пульса и депрессию. Если их не лечить, эти и другие симптомы могут ухудшиться, пока не приведут к очень низкому кровяному давлению и температуре тела и даже к коме.
Диагноз ставится с помощью простого анализа крови.
Гипотиреоз легко лечится ежедневным пероральным приемом лекарств. Пациент обычно начинает чувствовать себя лучше через пару недель и даже может похудеть.Важно, чтобы пациент находился под наблюдением врача и регулярно сдавал анализ крови, чтобы лекарство оставалось на нужном уровне.
Редкость: Редко
Основные симптомы: усталость, подавленное настроение, трудности с концентрацией внимания, увеличение веса, мышечные боли
Срочность: Врач первичной медико-санитарной помощи
Гепатит А
Гепатит А — заразная инфекция печень, вызванная вирусом гепатита А (HAV). HAV вызывает отек и воспаление печени, что нарушает ее нормальную функцию.Гепатит А может вызывать расстройство желудочно-кишечного тракта, лихорадку, недомогание и другие симптомы, а инфекция может длиться от нескольких недель до месяцев ….
Рак печени
Рак печени может быть вызван первичным раком клеток печени или метастатическим раком в опухоль.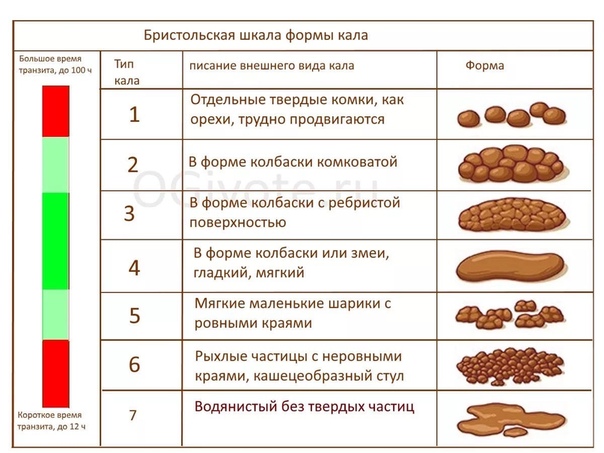 печень из другой части тела. Первичный рак печени почти всегда вызывается хроническим заболеванием, поражающим печень (вирус, токсины и т. Д.).
печень из другой части тела. Первичный рак печени почти всегда вызывается хроническим заболеванием, поражающим печень (вирус, токсины и т. Д.).
Многие виды рака печени не вызывают симптомов, не вызывающих …
Лечение и облегчение светлого стула
Лечение светлого стула будет зависеть от конкретной причины симптомов.Поскольку существует несколько причин светлого стула, важно записаться на прием к врачу, чтобы обсудить возможные варианты лечения. Ваш врач может обсудить варианты лечения, которые включают:
- Хирургическое вмешательство: Хирургическое вмешательство часто является вариантом лечения первой линии при обструктивных причинах, ведущих к светлому цвету стула. Например, операция по удалению камней в желчном пузыре или желчного пузыря полностью (холецистэктомия) является распространенной процедурой, особенно для людей, страдающих хроническими камнями в желчном пузыре.
- Лекарства: Если ваши симптомы носят воспалительный характер, ваш врач может прописать множество лекарств, чтобы облегчить ваши симптомы.
 Например, в случае вирусного гепатита существуют противовирусные препараты от некоторых штаммов (гепатита B).
Например, в случае вирусного гепатита существуют противовирусные препараты от некоторых штаммов (гепатита B). - Лечение рака: Если ваши сопутствующие симптомы вызваны раком, ваш врач обсудит варианты лечения, включая хирургическое вмешательство, лучевую терапию или химиотерапию.
Мои какашки здоровы / нормальны? — Канадский фонд здоровья пищеварительной системы
Когда-нибудь заглядывал в туалет и задавался вопросом: хммм, здоровы ли / нормальны ли мои какашки?
Все какают, но никто не любит об этом говорить! Мы понимаем, какашки мерзкие, вонючие, неловкие, и для многих из нас это огромный источник беспокойства! Есть еще какие-нибудь нервные публичные хулиганы 🙋♀️? Потому что одно и то же.
Несмотря на все это, нам нужно по-настоящему обращать внимание на наши какашки, потому что давайте посмотрим правде в глаза, они являются довольно хорошим показателем того, правильно ли функционируют наши внутренности! За цветом, текстурой и частотой следует внимательно следить, потому что любые резкие изменения любого из этих свойств могут фактически указывать на некоторые довольно серьезные проблемы со здоровьем, которые вы захотите немедленно решить.
Здоровые фекалии
Прежде чем вы сможете распознать нездоровые фекалии , вам нужно знать, как выглядят здоровые фекалии! Чтобы вы не потеряли свой обед, мы решили, что лучше всего будет показать вам иллюстрацию, и воздержались от того, чтобы делиться фотографиями настоящей сделки!
Здесь вы можете увидеть Святой Грааль какашек.Это то, к чему мы все должны стремиться. Этот тип стула занимает четвертое место в таблице стула Бристоля. Обратите внимание, насколько гладкие стороны? Эти фекалии должны легко выскользнуть и сохранять свою форму в унитазе, даже если их смыть. По бристольской шкале он описывается как «колбасный или змееподобный» и должен иметь диаметр примерно с банан. Цвет вашего стандартного коричневого цвета означает, что он содержит правильное количество влаги и питательных веществ по мере прохождения.
Это еще один пример здоровой кормы.Он все еще не так совершенен, как рассмотренный ранее образец, поскольку все еще есть трещины, которые указывают на недостаточное количество влаги.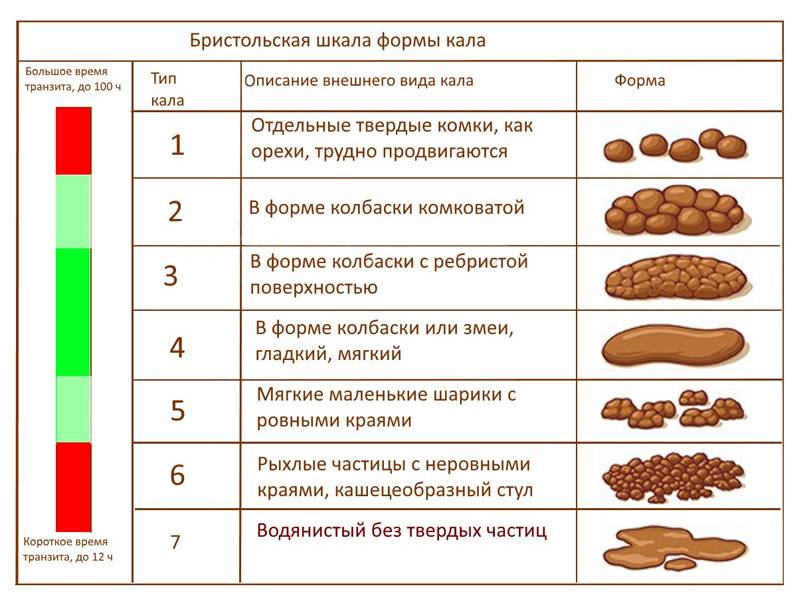 Но он по-прежнему имеет форму колбасы, сохраняет форму и легко проходит. Таблица Bristol Stool классифицирует этот вид фекалий как «нормальный». Так что не беспокойтесь, если в ваших фекалиях есть пара трещин! Это фекалии 3-го типа по Бристольской шкале.
Но он по-прежнему имеет форму колбасы, сохраняет форму и легко проходит. Таблица Bristol Stool классифицирует этот вид фекалий как «нормальный». Так что не беспокойтесь, если в ваших фекалиях есть пара трещин! Это фекалии 3-го типа по Бристольской шкале.
Какашки с запором
Тип 1 и Тип 2 на Бристольской диаграмме — это типичный типичный тип испражнений при запоре.
Первый тип — это маленькие твердые круглые шары, как показано ниже.
Выше приведен тип 1. Эти типы какашек НАИБОЛЬШИЕ, если вы относитесь к тому типу людей, которые с нетерпением ждут вашего ежедневного движения чаши. Мы все там были, здесь много усилий и очень мало награды. Если у вас такие экскременты, это признак сильного запора, который, если его не лечить, может привести к множеству проблем со здоровьем. Чтобы избежать этих самородков рока, убедитесь, что вы получаете суточную дозу клетчатки и выпиваете обычно рекомендуемые 2 литра воды в день.Если изменений по-прежнему нет, а запор не проходит, вам нужно поговорить со своим врачом или фармацевтом о вариантах, отпускаемых без рецепта.
Тип 2 немного лучше. Эти фекалии представляют собой, по крайней мере, одну вязкую массу, но это все же признак запора. Видите, как наггетсы склеены в вашем кишечнике?
Как и в случае с типом 1, большее количество клетчатки и воды, скорее всего, поможет сгладить эти комковатые корма и упростит прохождение следующего помета.
Водянистые фекалии
Типы 5, 6 и 7 — водянистые фекалии, чаще называемые диареей.Тип 5 описан в Бристольской диаграмме как «Мягкие капли с четкими краями (легко проходят)».
Это не так уж плохо, но и не здорово! Подобно типу 1 и 2, эти какашки являются предупреждением о том, что вам нужно получать больше клетчатки в своем рационе. Клетчатка — это волшебное средство, которое одновременно помогает смягчить и связать стул. Существуют разные типы клетчатки с разными преимуществами, поэтому узнайте, какие типы клетчатки вам могут понадобиться и где их можно получить.
Тип 6 — ваше тело посылает красные флажки! SOS у нас баг, эвакуируйтесь!
Эти фекалии описаны в таблице Бристоля как «пушистые куски с рваными краями; Mushy ’Эти фекалии вызывают чувство неотложности и беспокойство по поводу недержания мочи. Чувство сильного стресса может спровоцировать появление кала 6-го типа наряду с проблемами питания.
Чувство сильного стресса может спровоцировать появление кала 6-го типа наряду с проблемами питания.
И, наконец, тип 7. Тип 7 — наихудший вид фекалий, так как на данный момент это совсем не фекалии!
В этих фекалиях нет твердого вещества. Он полностью жидкий и, честно говоря, это те виды какашек, которые любят маскироваться под «газ», что может привести к неприятным ситуациям. Как правило, если у вас очень регулярный тип 7, есть повод для беспокойства. Продолжительная диарея может привести к обезвоживанию и даже смерти, если не лечить должным образом, поэтому обязательно обратитесь к врачу, если вы и тип 7 слишком хорошо знакомы, если вы понимаете, о чем я.
Цвет
В цвет! Это непростой вопрос, потому что часто на цвет наших фекалий влияет то, что мы едим. Например, ярко-красная корма определенно вызывает тревогу, но не настолько, если вы ели свекольный салат на обед! Так что просто имейте это в виду, контролируя цвет ваших фекалий.
Коричневая какашка
Классическая коричневая какашка. Это лучший цвет ваших фекалий. Если ваши фекалии похожи на цвет молочного шоколада, просто продолжайте делать то, что делаете.
Это лучший цвет ваших фекалий. Если ваши фекалии похожи на цвет молочного шоколада, просто продолжайте делать то, что делаете.
Зеленая какашка
Зеленая какашка. Какашки могут стать зелеными, если вы придерживаетесь диеты с высоким содержанием зеленых листовых овощей, таких как шпинат. Если это так, вы получите от нас большой палец вверх! Однако, если вы не ели много зеленой пищи, зеленые корма — повод для беспокойства. Ваши фекалии могут быть зелеными из-за приема антибиотиков или паразитов и бактерий, таких как сальмонелла, которые могут заставлять кишечник работать быстрее, чем обычно. Если стул движется слишком быстро по пищеварительному тракту, желчный пигмент не может правильно расщепляться, и ваши фекалии не успевают превратиться из зеленого в коричневый.
Черная какашка
Черная какашка. Как правило, причиной для беспокойства являются черные какашки. Черный фекалий обычно означает, что в кишечнике слишком много засохшей крови. Они часто вызваны геморроем, но также могут указывать на гораздо более серьезные заболевания, такие как ВЗК. Как правило, черная какашка означает, что у вас какое-то кровотечение из желудочно-кишечного тракта, и вам обязательно нужно поговорить с врачом.
Как правило, черная какашка означает, что у вас какое-то кровотечение из желудочно-кишечного тракта, и вам обязательно нужно поговорить с врачом.
Красная какашка
Красная какашка? Больше похоже на красные флаги! Если у вас красный цвет какашек, это, вероятно, связано с наличием крови.Опять же, если вы съели много свеклы или чего-то с красным пищевым красителем, это может быть проблемой, но если нет, немедленно обратитесь за медицинской помощью. Красные фекалии — признак внутреннего кровотечения
Белые или глиняные фекалии
Если у вас фекалии белого или глиняного цвета, немедленно обратитесь к врачу! Это не нормальный или здоровый цвет фекалий. Этот цвет вызван недостатком желчи, выделяемой печенью, и обычно указывает на более серьезную проблему. Это может означать что угодно, от закупорки желчного протока до заболевания печени.Некоторые лекарства также могут вызывать появление белых какашек, поэтому обязательно проконсультируйтесь с врачом и узнайте, не является ли это потенциальным побочным эффектом какого-либо лечения, которое вы уже принимаете.
Желтые какашки
Желтые какашки могут указывать на проблемы с печенью или желчным пузырем и часто указывают на то, что ваша пищеварительная система не переваривает питательные вещества должным образом. Это также может указывать на хронический панкреатит, рак поджелудочной железы, целиакию и другие возможные основные проблемы. Если этот цвет сочетается с особенно неприятным запахом, это может означать, что у вас нарушение всасывания.Если ваши фекалии желтые, не позволяйте им размягчаться. Обратитесь к врачу как можно скорее!
Итак, теперь, когда вы знаете возможные цвета фекалий, на которые следует обратить внимание, убедитесь, что вы заглядываете во время дефекации. Какашки действительно являются хорошим индикатором того, что с вашим телом что-то не так, поэтому будьте внимательны! Однако, прежде чем паниковать, просмотрите список продуктов, которые вы недавно ели! Если накануне вы выпили литр черничного сока, скорее всего, поэтому ваши фекалии синего цвета! Но если что-то не так, как можно скорее обратитесь к врачу.
Частота
Кажется, есть много споров о том, что такое нормальное количество фекалий! Раз в день? Два раза в день? Сколько какаш слишком много? На сколько мышей не хватит?
Не существует магического числа, однако врачи считают нормальным и здоровым употреблять одну или две какашки 4 типа в день. Обычно это хороший признак того, что все работает как надо.
У большинства людей есть обычная картина, если хотите, и они обычно ходят примерно в одно и то же время каждый день и одинаковое количество раз.
Нет причин для беспокойства, если время от времени вы отклоняетесь от своего обычного образа жизни, однако, если вы вдруг совсем не какаете или проводите весь день в туалете, это, очевидно, означает, что что-то не так, и вы следует начать думать о разговоре с медицинским работником.
Какашка 101 — Стивен и Крис
Ничто так не говорит о хорошем здоровье, как хорошее опорожнение кишечника! Итак, у доктора Мелиссы Лем есть информация о корме и о том, что вы говорите о вашем здоровье.

Фото: Стивен и Крис
Частота
«Нормальный» — это то, что для тебя нормально. Некоторые люди ходят после каждого приема пищи, другие — раз в несколько дней. Ознакомьтесь со своими привычками к работе кишечника, чтобы при постоянном изменении вы их распознавали и обсуждали с врачом.
Форма и последовательность
Средний стул должен быть от четырех до восьми дюймов в длину и иметь консистенцию арахисового масла.Таблица стула Bristol (см. Выше) — это удобная медицинская помощь для классификации стула. Форма, похожая на любой из типов 1-3, может указывать на запор, в то время как что-то более похожее на типы 6 или 7 означает диарею.
Запах
Плохой запах стула — это совершенно нормально из-за пищеварительных бактерий в толстой кишке. Тем не менее, особенно резкий запах может быть признаком проблемы (например, инфекции, воспалительного заболевания кишечника или целиакии).
Цвет
Цвет нередко меняется от одного BM к другому, но постоянные изменения могут быть признаком проблемы. Вот как интерпретировать изменение палитры ваших фекалий:
Вот как интерпретировать изменение палитры ваших фекалий:
Коричневый
Нормальным считается любой оттенок коричневого. Это результат желчи, выделяемой печенью.
Зеленый
Зеленый стул не редкость и обычно вызван употреблением зеленой пищи или приемом определенных лекарств. Свободный , зеленый стул, однако, может указывать на то, что пища движется через кишечник слишком быстро.
Желтый
Желтоватый стул может указывать на проблемы с перевариванием жиров.Такой стул также обычно жирный и имеет особенно неприятный запах. Это может быть результатом проблем с печенью или поджелудочной железой, которые вырабатывают вещества, расщепляющие жир.
Красный
Красный стул может быть признаком кровотечения из нижних отделов кишечника из-за опухолей, воспалительного заболевания кишечника или даже геморроя. Неопасные продукты, такие как свекла или пищевой краситель, также могут вызвать покраснение стула.
Черный
Черный стул может указывать на кровотечение — от пищевода до середины тонкой кишки — и вызвано расщеплением железа в крови.Черный стул из-за внутреннего кровотечения обычно имеет смолистую консистенцию и особенно плохо пахнет.
Белый
Белый стул, как правило, не является нормальным и обычно возникает из-за недостатка желчи в стуле либо из-за того, что печень испытывает проблемы с ее производством, либо из-за того, что желчь каким-то образом не может выйти из печени или желчного пузыря.
Что какашки могут рассказать вам о здоровье кишечника
Какашки.Мы все это делаем! Но случалось ли у вас когда-нибудь внезапное изменение стула?
Может, однажды они стали зелеными или черными?
Или ты три дня не какал — тогда как обычно ходишь хотя бы раз в день!
Может, комковатее обычного?
А может быть, у него неприятный запах — и даже освежитель воздуха не может его замаскировать!
Удивительно, но ваши фекалии могут многое рассказать нам о вашем здоровье, о том, что происходит в вашем желудочно-кишечном тракте, а также о том, стоит ли вам обратиться к врачу-гастроному.
Знакомство с бристольскими табуретными весами
Бристольские весы для стула — полезный справочник для пациентов и медицинских работников, позволяющий проверить, здорова ли форма фекалий — по размеру, форме и консистенции. Если вам интересно, диаграмма названа в честь больницы, в которой она была разработана — Королевский лазарет Бристоля, учебный госпиталь в Англии.
Бристольская шкала стула отображает 7 типов стула, от твердого и труднопроходимого до жидкой формы диареи.Фекалии состоят из продуктов жизнедеятельности, которые необходимо удалить вашему организму, включая непереваренную пищу (например, клетчатку, которая не может перевариваться), бактерии и соли.
Тип 1 — Отдельные твердые комки, часто трудно проходимые и иногда описываемые как напоминающие орехи по форме и размеру.
Тип 2 — Бугристая колбаса, которую также трудно передать.
Тип 3 — В форме сосиски, но с несколькими трещинами на поверхности.
Тип 4 — Гладкая длинная змейка, без трещин и комков.
Тип 5 — Серия мягких капель с четко очерченными краями
Тип 6 — Мягкая консистенция с рваными краями, больше похожая на кучу, чем на прозрачные отдельные табуретки.
Тип 7 — Жидкость по форме, не содержащая твердых частиц.
Но что Bristol Stool Scale может рассказать вам о вашем здоровье?
Если бы движения кишечника могли говорить
Причина, по которой Бристольская шкала стула настолько полезна, заключается в том, что она показывает, когда кал в норме, и — наряду с дополнительным мониторингом цвета, запаха и частоты — когда он ненормален.Знание того, что ваш стул ненормальный, позволяет нам исследовать возможные основные причины проблем с калом.
6 вещей, которые ваш кишечник пытается вам сказать:
1. Признаки здорового пищеварения
Хорошая новость заключается в том, что если у вас Бристольский тип 3 или 4 — ваши фекалии в норме! Вы получаете достаточно воды и клетчатки, и ваш стул здоровый.
2. Индикатор запора
Бристоль Тип 1 или 2, когда экскременты твердые и трудно выводятся, указывают на запор.Часто стул такого типа бывает болезненным. Кратковременный запор — это не повод для беспокойства, но если вы испытываете его в течение недель или даже месяцев, пора обратиться к гастроэнтерологу для проверки.
Запор может быть признаком следующих состояний:
- Плохой образ жизни — Сидячий образ жизни, диета с недостаточным питанием или просто недостаточное употребление простой воды.
- Диабет — Плохо управляемый диабет может повредить нервы, снабжающие пищеварительный тракт, вызывая запор.
- Заболевания щитовидной железы — Низкий уровень гормона щитовидной железы часто приводит к хроническим запорам.
- Беременность — Повышение уровня гормона прогестерона во время беременности расслабляет мышцы, выстилающие пищеварительный тракт, что приводит к более медленному опорожнению кишечника и запорам.

- Непроходимость кишечника — Когда закупорка толстой кишки препятствует прохождению отходов через пищеварительный тракт, запор может быть одним из первых признаков, но боль или спазмы в животе и вздутие живота являются другими важными индикаторами.Вы должны немедленно обратиться к врачу, если подозреваете непроходимость кишечника — это очень серьезно.
3.Индикатор диареи
Бристоль Типы с 5 по 7 соответствуют диарее. Тип 5 предполагает, что основной проблемой является недостаток клетчатки, тогда как 6 и 7 предполагают воспалительный процесс. Когда в стуле слишком много воды, но недостаточно клетчатки, кал становится слишком мягким — обычно клетчатка в стуле впитывает воду.
Воспалительная диарея возникает в результате пищевого отравления, других тяжелых инфекций или в результате воспалительного заболевания кишечника (болезнь Крона или язвенный колит).
4. Цвет стула
Цвет фекалий взрослого человека также может многое рассказать о вашем здоровье:
Темно-коричневый — Здоровый цвет, вызванный билирубином — пигментом, выделяемым при распаде старых красных кровяных телец.
Черный — Добавки железа, некоторые продукты и лекарства могут вызывать черный стул, но черный, липкий, смолистый вид может быть вызван желудочно-кишечным кровотечением.
Белый — Недостаток желчи, вызванный проблемами с желчным пузырем, печенью или поджелудочной железой, может вызвать бледно-серый или белый стул.
Зеленый — Определенная растительная пища может вызвать зеленый цвет фекалий. Зеленые фекалии также могут быть связаны с избытком желчи или недостатком билирубина.
Красный — Некоторые красные продукты могут вызывать покраснение фекалий, но фекалии красного цвета также могут быть результатом кишечного кровотечения или геморроя.
Апельсин — Продукты, богатые бета-каротином, например морковь, могут сделать стул оранжевым. Заблокированные желчные протоки и прием некоторых лекарств также могут стать причиной оранжевого цвета фекалий.
Желтый — Желтый или жирный стул может содержать слишком много жира — из-за мальабсорбции или из-за нехватки определенных ферментов (включая желчь).
5. Частота какания
Частота испражнения варьируется от пациента к пациенту, но исследование 2010 года показывает, что большинство людей какают от 3 раз в день до 3 раз в неделю! У каждого свой распорядок дня, и, как правило, стул может проходить в одно и то же время каждый день. Если у вас нет никаких закономерностей в мочеиспускании, то это может быть проблема с желудочно-кишечным трактом.
6. Запах
Фекалии должны плохо пахнуть, так как они состоят из всего, что нужно вашему организму, включая бактерии, выделяющие сильные пахнущие газы. Однако стул с действительно неприятным запахом может быть результатом инфекции, воспалительного заболевания кишечника или целиакии.
Движение кишечника и рак толстой кишки
Есть несколько характеристик дефекации, которые являются красными флажками для рака толстой кишки. Рак толстой кишки — это форма рака, которую легче лечить, чем раньше он обнаружен.Итак, если вы испытываете какие-либо из следующих симптомов, для душевного спокойствия стоит посетить гастроэнтеролога.
Симптомы рака толстой кишки включают, но не ограничиваются:
- кровь в стуле
- диарея
- запор Изменение частоты
- — вам нужно больше или меньше какать, чем вы привыкли к
- изменение консистенции
- Неполное опорожнение кишечника — когда вы чувствуете, что кишечник не опорожняется полностью
Эти изменения сами по себе могут ничего не значить, но два или более из этих различий в фекалиях должны быть проверены экспертом по здоровью пищеварительной системы.
Когда обращаться к врачу по поводу фекалий
Из-за смущения или минимизации симптомов многие пациенты ждут, прежде чем записаться на прием к гастроэнтерологу — часто на то, чтобы позвонить нам, уходит несколько месяцев. Но какать — это естественно — так делают все — и записаться на прием раньше, чем позже, может быть абсолютно полезно для вашего здоровья.
Все еще не знаете, стоит ли записаться на прием?
Испытывали ли вы:
- Кровь в стуле или в унитазе?
- Значительное изменение опорожнения кишечника — например, вы перешли от двухразового испражнения в день только через день?
- Хроническая диарея?
- Хронический запор?
- Стул с очень неприятным запахом?
- Недержание кишечника?
Если да, то вам нужно записаться на прием к гастроэнтерологу, который поможет вам определить, что происходит с вашим желудочно-кишечным здоровьем, и подобрать курс лечения, чтобы вы почувствовали себя более привычным.
Если вас беспокоят изменения в стуле или другие желудочно-кишечные симптомы, или вы ищете сертифицированного гастроэнтеролога в районе Даллас-Форт-Уэрт, не стесняйтесь обращаться к нам. Я стремлюсь помочь пациентам найти долгосрочное и долгосрочное облегчение их желудочно-кишечных проблем. Вы можете записаться на прием по телефону (817) 267-8470 или заполнив онлайн-форму.
Это то, что означает ваша корма | Шоу доктора Оз
Пытаясь выяснить значимость симптома, который у вас может быть, полезно подумать о том, какой диагноз наиболее вероятен, а какой является наиболее смертельным.Надеюсь, они не такие. Например, наиболее вероятной причиной появления красной крови в стуле является геморрой, но наиболее опасной является рак толстой кишки.
Часы: Как правильно какать
Если внимательно присмотреться к своему стулу, вы сможете многое узнать о том, что происходит в вашем кишечнике, и сможете внести необходимые изменения, чтобы улучшить пищеварение и общее состояние здоровья. Если вы знаете, что искать, это как читать чайную заварку! Я говорю своим пациентам, что если они обратят пристальное внимание на то, что происходит в чаше, они могут не нуждаться в моих услугах.
Если вы знаете, что искать, это как читать чайную заварку! Я говорю своим пациентам, что если они обратят пристальное внимание на то, что происходит в чаше, они могут не нуждаться в моих услугах.
Вот руководство по некоторым из наиболее вероятных и самых смертельных состояний, которые могут привести к изменению формы, размера, запаха и оттенка стула.
Форма
Недостаток клетчатки в рационе, дивертикулез, спазм кишечника или чрезмерное напряжение — частые причины изменения формы стула. Дивертикулез вызывает появление ямчатых кратеров на слизистой оболочке толстой кишки, а также сужение внутреннего диаметра толстой кишки из-за утолщения стенки. В результате стул становится узким, похожим на гранулы, который часто разваливается в миске, и его бывает трудно удалить.Другие сопутствующие симптомы дивертикулеза включают тупую боль в нижней части живота, ощущение неполного опорожнения кишечника, даже если у вас может быть несколько дефекаций, а также много газов и вздутие живота. Эндометриоз, миома матки, новообразования в брюшной полости или опухоли в других органах, таких как яичники или мочевой пузырь, могут вызвать жидкий стул из-за внешнего сдавления толстой кишки. Рак толстой кишки определенно необходимо исключить с помощью колоноскопии у любого, у кого новое начало тонкого стула, которое может возникнуть, когда опухоль становится больше и растет внутрь, уменьшая диаметр толстой кишки.
Эндометриоз, миома матки, новообразования в брюшной полости или опухоли в других органах, таких как яичники или мочевой пузырь, могут вызвать жидкий стул из-за внешнего сдавления толстой кишки. Рак толстой кишки определенно необходимо исключить с помощью колоноскопии у любого, у кого новое начало тонкого стула, которое может возникнуть, когда опухоль становится больше и растет внутрь, уменьшая диаметр толстой кишки.
СМОТРЕТЬ: Почему люди какают сидя?
Размер
Размер имеет значение. Небольшой твердый стул типичен для людей, придерживающихся западной диеты с низким содержанием клетчатки, и связан с более высоким риском развития дивертикулеза и рака толстой кишки. Запор часто связан с маленьким, труднопроходимым стулом, а люди, страдающие синдромом раздраженного кишечника (СРК) с преобладанием запоров, особенно склонны к маленькому стулу. Диета с высоким содержанием клетчатки или регулярное употребление наполнителей, таких как шелуха псиллиума, у большинства людей приведет к увеличению размера и мягкости стула, что облегчит дефекацию. Несмотря на то, что наиболее вероятной причиной является диета с дефицитом клетчатки, рак толстой кишки снова в списке как наиболее смертельный.
Несмотря на то, что наиболее вероятной причиной является диета с дефицитом клетчатки, рак толстой кишки снова в списке как наиболее смертельный.
Запах
Запах вашего стула во многом зависит от ряда факторов, в том числе от того, как долго он находится в толстой кишке, от вашей диеты, лекарств, которые вы можете принимать, и, в некоторых случаях, от наличия инфекции. Бактериальный дисбаланс (дисбактериоз) в желудочно-кишечном тракте и непереваренный жир также могут привести к изменению запаха.
Наиболее частой причиной неприятного запаха стула является бактериальная ферментация пищи в кишечнике, которая производит дурно пахнущие сульфидные соединения.Антибиотики также могут изменить запах стула и придать ему лекарственный запах. Более смертельные причины неприятного запаха стула и, к счастью, гораздо менее распространенные, включают воспаление поджелудочной железы (панкреатит) и рак поджелудочной железы. Оба эти состояния могут привести к появлению плавающего стула с неприятным запахом и маслянистым блеском.
СМОТРЕТЬ: The Poop Primer
Заболевания, вызывающие нарушение всасывания питательных веществ, такие как болезнь Крона, глютеновая болезнь и муковисцидоз, также могут вызывать неприятный запах стула.Заражение паразитами, такими как giardia lamblia , может вызывать очень неприятный запах стула.
Новое начало диареи, связанной с неприятным запахом, должно побудить к обследованию на инфекцию, тогда как жир в стуле, связанный с неприятным запахом, должен вызывать опасения по поводу мальабсорбции или нарушений поджелудочной железы. Для большинства людей неприятный запах стула — это просто побочный продукт от бобов, которые они ели накануне вечером на обед.
Оттенок
Цвет стула может сильно различаться и также может указывать на наличие различных болезненных состояний.
Нормальный стул имеет коричневый цвет из-за своего состава: бактерии, вода, желчь, билирубин, расщепленные красные кровяные клетки и неперевариваемые растительные вещества, такие как целлюлоза, а также небольшое количество белка и жира.
ПОДРОБНЕЕ: используйте этот распечатанный журнал какашек
Красный стул вызывает наибольшее беспокойство, поскольку указывает на кровотечение в нижних отделах желудочно-кишечного тракта в результате таких состояний, как геморрой или дивертикулез, или более серьезных состояний, таких как рак прямой кишки. Красный стул также может быть вызван употреблением красного пищевого красителя или свеклы.Хотя об этом всегда следует сообщать, это не всегда является зловещим признаком.
Зеленый стул может появиться при быстром прохождении через кишечник, где желчь не имеет шанса расщепиться до своего окончательного коричневого цвета. Зеленый также может быть признаком болезни Крона, приема антибиотиков, приема внутрь листовой зелени или приема препаратов железа.
Желтый стул может быть результатом дисфункции желчного пузыря, которая приводит к неправильному обращению с желчью. Заражение giardia lamblia вызывает характерный желтый понос.Помимо диареи, различные типы инфекций желудочно-кишечного тракта, будь то вирусные, бактериальные или паразитарные, могут вызывать изменение цвета стула.
Белый стул может быть признаком мальабсорбции жира, как при панкреатите и раке поджелудочной железы, но барий, используемый для рентгеновских лучей, также может давать такой же вид. Слизь в стуле может придавать ему беловатый вид и может быть вызвана воспалением или доброкачественными заболеваниями, такими как СРК.
СМОТРЕТЬ: Как правильно какать
Черный стул должен вызывать поиск кровотечения из верхней части желудочно-кишечного тракта (пищевода, желудка или тонкой кишки), но также может наблюдаться при терапии железом, чрезмерном употреблении мяса и висмутсодержащие соединения.
Светлый стул из глинистого цвета характерен для заболеваний печени и пониженного выделения желчи, но также может быть вызван антацидами, содержащими гидроксид алюминия. Витамины и добавки обычно вызывают изменение цвета мочи, но также могут изменить цвет стула.
Чтобы посмотреть таблицу цветов какашек доктора Оза, щелкните здесь.
Холера у взрослых: состояние, лечение и изображения — обзор
53288 36 Информация для Атлас подпись идет сюда. ..
..Изображения холеры
Обзор
Холера — это название, данное диарейному заболеванию, вызываемому бактерией Vibrio cholerae. V. cholerae обнаруживается в воде или пище, загрязненных фекалиями. Холера вызывает обильную водянистую диарею и может привести к смерти в результате внезапного обезвоживания из-за огромного количества жидкого стула. Вы можете заразиться холерой, съев или выпив пищу или воду, загрязненную фекалиями, содержащими V. cholerae. Эта же бактерия также присутствует в сырых морепродуктах, особенно в моллюсках.
Лучший способ избежать холеры — внимательно относиться к тому, что вы едите и пьете.Путешествуя в страны, где нет чистой питьевой воды, хороший способ вспомнить, какие продукты и напитки безопасны, — это подумать: если вы не можете их сварить (чтобы убить бактерии), очистите их (чтобы удалить бактерии) или приготовить (чтобы убить бактерии), не едят . Также во время путешествия не забывайте избегать кубиков льда, которые могут быть приготовлены из загрязненной воды, и проверять герметичность всей воды в бутылках, которую вы покупаете (так как бутылка с водой могла быть наполнена нечистой водой). Некоторые путешественники пьют только газированную воду, чтобы избежать этой проблемы.
Некоторые путешественники пьют только газированную воду, чтобы избежать этой проблемы.
Как я могу заразиться холерой?
- При употреблении в пищу продуктов, зараженных фекалиями, содержащими V. cholerae
- Питьевая вода, загрязненная фекалиями, содержащими V. cholerae
- При употреблении сырых моллюсков, зараженных V. cholerae
Кто в опасности?
Холера очень редко встречается в Соединенных Штатах; это обычно наблюдается в слаборазвитых регионах мира, где канализационные системы не отвечают требованиям, например, в Латинской Америке, Азии и Африке.Путешественники в этих странах (особенно дети и пожилые люди) подвержены риску заразиться холерой. Хотя холера обычно возникает у тех, кто живет в развитых странах и путешествует в слаборазвитые районы, холера не является классической «диареей путешественников». Эта диарея вызывается видами E. coli , обсуждаемыми в отдельной теме.
Признаки и симптомы
Отличительный признак холеры — обильный водянистый серо-коричневый понос; диарею иногда называют «диареей рисовой воды», потому что она может выглядеть как мутная вода с крупинками риса в ней. Диарея начинается от нескольких часов до нескольких дней после приема зараженной пищи или воды и длится 1–7 дней. Пострадавший будет жаловаться на схваткообразную боль в животе; усталость; и общее чувство слабости, болезненности (известное как недомогание). Обычно при диарее нет крови, и у больного обычно нет лихорадки.
Диарея начинается от нескольких часов до нескольких дней после приема зараженной пищи или воды и длится 1–7 дней. Пострадавший будет жаловаться на схваткообразную боль в животе; усталость; и общее чувство слабости, болезненности (известное как недомогание). Обычно при диарее нет крови, и у больного обычно нет лихорадки.
Симптомы холеры включают:
- Внезапное начало водянистой диареи
- Стул похож на воду с крупинками риса в ней
- Боль в животе с судорогами, тошнотой и рвотой
- Обезвоживание с симптомами сухости во рту, запавших глаз и учащенного пульса (пульса)
- Чрезмерная жажда
- Сонливость
- Снижение диуреза
- У младенцев запавшие мягкие точки на голове (роднички)
Руководство по уходу за собой
Избегайте обезвоживания, желательно с помощью жидкости, содержащей сахар и электролиты, например спортивного напитка.Больной холерой может потерять до литра жидкости в час, поэтому, если диарея тяжелая, ему следует выпивать не менее пол-литра в час. Если тошнота и рвота мешают пить жидкости, потребуется внутривенное (IV) восполнение жидкости. Путешественники в страны с холерой могут захотеть упаковать порошкообразный раствор для регидратации электролита; обязательно используйте кипяченую воду для восстановления раствора. У вас может возникнуть соблазн принять антидиарейный препарат, такой как лоперамид, но если при диарее есть кровь, сначала посоветуйтесь с врачом.
Если тошнота и рвота мешают пить жидкости, потребуется внутривенное (IV) восполнение жидкости. Путешественники в страны с холерой могут захотеть упаковать порошкообразный раствор для регидратации электролита; обязательно используйте кипяченую воду для восстановления раствора. У вас может возникнуть соблазн принять антидиарейный препарат, такой как лоперамид, но если при диарее есть кровь, сначала посоветуйтесь с врачом.
Употребление кипяченого обезжиренного молока — старая женская сказка, которая потенциально может вызвать очень серьезное заболевание (в виде гипонатриемии или опасно низкого уровня соли в организме).
Когда обращаться за медицинской помощью
Обратитесь к врачу, если диарея длится дольше суток или у вас поднялась температура (т. Е. Температура превышает 39 ° C [102 ° F]). Немедленно обратитесь к врачу, если у вас есть какие-либо симптомы обезвоживания, такие как обморок или головокружение.
Лечение, которое может назначить ваш врач
Ваш врач может назначить антибиотик, чтобы сократить продолжительность симптомов.

 При этом больной ощущает боли в области правого подреберья, подташнивание;
При этом больной ощущает боли в области правого подреберья, подташнивание; Понос может продолжаться длительное время;
Понос может продолжаться длительное время; Возможно причиной этого явления стал прием определенной группы лекарственных препаратов, особенно противозачаточных средств и антибиотиков.
Возможно причиной этого явления стал прием определенной группы лекарственных препаратов, особенно противозачаточных средств и антибиотиков.
 Он назначит эффективную лекарственную терапию. Также рекомендуется ввести дробное питание. Последний прием пищи должен быть за 3 часа до сна. Продукты желательно перетирать и готовить на пару.
Он назначит эффективную лекарственную терапию. Также рекомендуется ввести дробное питание. Последний прием пищи должен быть за 3 часа до сна. Продукты желательно перетирать и готовить на пару. Исследование позволяет визуализировать признаки воспалительного процесса желчного пузыря, неоднородную эхогенность паренхимы печени, округлые объемные новообразования.
Исследование позволяет визуализировать признаки воспалительного процесса желчного пузыря, неоднородную эхогенность паренхимы печени, округлые объемные новообразования. При хронических гепатитах вирусной этиологии применяют специальные схемы лечения интерферонами, ингибиторами РНК-полимеразы. Медикаменты снижают вирусную нагрузку в крови, угнетают репликацию вируса в клетках печени. Их комбинируют с дезинтоксикационными средствами.
При хронических гепатитах вирусной этиологии применяют специальные схемы лечения интерферонами, ингибиторами РНК-полимеразы. Медикаменты снижают вирусную нагрузку в крови, угнетают репликацию вируса в клетках печени. Их комбинируют с дезинтоксикационными средствами.



 Бульбит является вторичным заболеванием, самостоятельно он выделяется очень редко. Среди симптомов бульбита – образование белого либо желтого налета на языке (зависит от вида патологии).
Бульбит является вторичным заболеванием, самостоятельно он выделяется очень редко. Среди симптомов бульбита – образование белого либо желтого налета на языке (зависит от вида патологии).
 Для геморрагического гастрита характерно образование белого налета на языке.
Для геморрагического гастрита характерно образование белого налета на языке.
 Выделяют гастрит с повышенной, нормальной и пониженной кислотностью желудка. По оценкам специалистов, хроническим гастритом страдает более 50% взрослого населения. Для хронического гастрита характерно образование белого, бело-желтого либо серовато-белого налета на языке.
Выделяют гастрит с повышенной, нормальной и пониженной кислотностью желудка. По оценкам специалистов, хроническим гастритом страдает более 50% взрослого населения. Для хронического гастрита характерно образование белого, бело-желтого либо серовато-белого налета на языке.

 Иногда заболевание может протекать без явно выраженной симптоматики. Для молочницы у мужчин характерно образование белого творожистого налета на языке и деснах.
Иногда заболевание может протекать без явно выраженной симптоматики. Для молочницы у мужчин характерно образование белого творожистого налета на языке и деснах.
 ч. и спортивные), беременность и пр. К обострению может привести неправильное питание (злоупотребление острым, специями, алкоголем), частое посещение саун или бань, частые перелеты и пр. Диагноз чаще всего ставится на первичном приеме после подробного сбора анамнеза (жалобы пациента и история развития его болезни) и осмотра. Стоит отметить, что в диагностике данного заболевания часто используется не только пальцевой осмотр, но и осмотр при помощи аноскопа (ректального зеркала) или ректороманоскопия (исследование проводит врач-проктолог, но при необходимости данного исследования нужна небольшая подготовка и врач предупредит о времени исследования в другой день).
ч. и спортивные), беременность и пр. К обострению может привести неправильное питание (злоупотребление острым, специями, алкоголем), частое посещение саун или бань, частые перелеты и пр. Диагноз чаще всего ставится на первичном приеме после подробного сбора анамнеза (жалобы пациента и история развития его болезни) и осмотра. Стоит отметить, что в диагностике данного заболевания часто используется не только пальцевой осмотр, но и осмотр при помощи аноскопа (ректального зеркала) или ректороманоскопия (исследование проводит врач-проктолог, но при необходимости данного исследования нужна небольшая подготовка и врач предупредит о времени исследования в другой день).


 Это состояние известно как атрезия желчных путей. Атрезия желчных путей — самая частая причина желтухи новорожденных и самая частая причина трансплантации печени у детей.
Это состояние известно как атрезия желчных путей. Атрезия желчных путей — самая частая причина желтухи новорожденных и самая частая причина трансплантации печени у детей.
 Например, в случае вирусного гепатита существуют противовирусные препараты от некоторых штаммов (гепатита B).
Например, в случае вирусного гепатита существуют противовирусные препараты от некоторых штаммов (гепатита B).
































 Кроме того, вирус может передаваться при выполнении медицинских, хирургических и стоматологических процедур, нанесении татуировок, а также в результате использования бритвенных лезвий и аналогичных приспособлений, зараженных инфицированной кровью.
Кроме того, вирус может передаваться при выполнении медицинских, хирургических и стоматологических процедур, нанесении татуировок, а также в результате использования бритвенных лезвий и аналогичных приспособлений, зараженных инфицированной кровью. В редких случаях острый гепатит может привести к развитию острой печеночной недостаточности с риском летального исхода.
В редких случаях острый гепатит может привести к развитию острой печеночной недостаточности с риском летального исхода.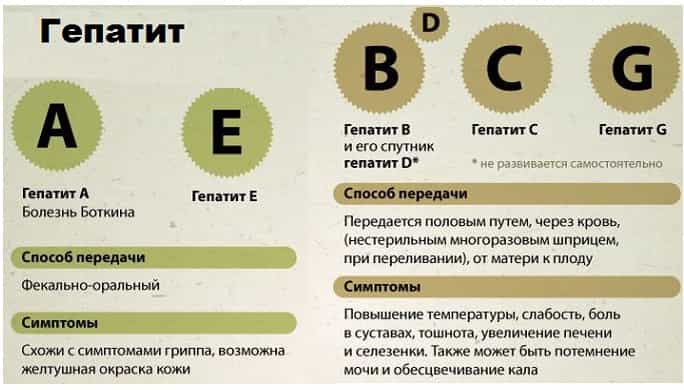 Для обеспечения безопасности крови и предотвращения случайной передачи вируса реципиентам продуктов крови ВОЗ рекомендует проводить систематическое тестирование донорской крови на гепатит В.
Для обеспечения безопасности крови и предотвращения случайной передачи вируса реципиентам продуктов крови ВОЗ рекомендует проводить систематическое тестирование донорской крови на гепатит В. Поэтому медицинская помощь заключается в поддержании физического комфорта и надлежащего нутритивного баланса, включая восполнение потерь жидкости, вызванных рвотой и диареей. Очень важно избегать неоправданного медикаментозного лечения. Так, пациентам с острым гепатитом В не показаны ацетаминофен/парацетамол и противорвотные средства.
Поэтому медицинская помощь заключается в поддержании физического комфорта и надлежащего нутритивного баланса, включая восполнение потерь жидкости, вызванных рвотой и диареей. Очень важно избегать неоправданного медикаментозного лечения. Так, пациентам с острым гепатитом В не показаны ацетаминофен/парацетамол и противорвотные средства.
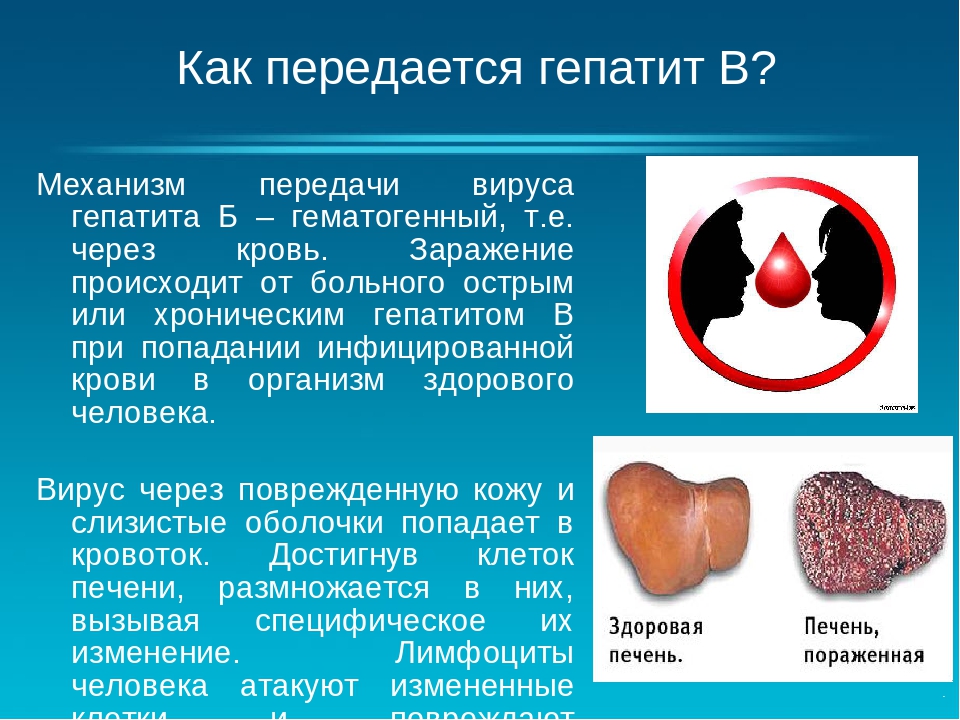 Многим пациентам диагноз ставится уже на поздних стадиях заболевания печени.
Многим пациентам диагноз ставится уже на поздних стадиях заболевания печени. Своевременная вакцинация детей сразу после рождения – эффективный способ сокращения числа случаев передачи гепатита В от матери ребенку.
Своевременная вакцинация детей сразу после рождения – эффективный способ сокращения числа случаев передачи гепатита В от матери ребенку. он составлял примерно 30%. Тем не менее показатели иммунизации новорожденных против гепатита В остаются неоднородными. Так, средний показатель охвата вакцинацией первой дозой вакцины против гепатита В сразу после рождения во всем мире составляет 43%, однако в Африканском регионе ВОЗ он равен лишь 6%.
он составлял примерно 30%. Тем не менее показатели иммунизации новорожденных против гепатита В остаются неоднородными. Так, средний показатель охвата вакцинацией первой дозой вакцины против гепатита В сразу после рождения во всем мире составляет 43%, однако в Африканском регионе ВОЗ он равен лишь 6%.

 » В ней подчеркивается важнейшая роль всеобщего охвата услугами здравоохранения и формулируются задачи, которые согласованы с Целями в области устойчивого развития. Стратегия преследует цель элиминации вирусного гепатита как проблемы общественного здравоохранения. Это нашло отражение в глобальных задачах по снижению к 2030 г. числа новых случаев инфицирования на 90% и смертности от вирусного гепатита на 65%. В стратегии изложены меры, которые должны быть приняты странами и Секретариатом ВОЗ для реализации этих задач.
» В ней подчеркивается важнейшая роль всеобщего охвата услугами здравоохранения и формулируются задачи, которые согласованы с Целями в области устойчивого развития. Стратегия преследует цель элиминации вирусного гепатита как проблемы общественного здравоохранения. Это нашло отражение в глобальных задачах по снижению к 2030 г. числа новых случаев инфицирования на 90% и смертности от вирусного гепатита на 65%. В стратегии изложены меры, которые должны быть приняты странами и Секретариатом ВОЗ для реализации этих задач.

 Теперь в странах и районах, где возможность проведения тестирования на ДНК HBV отсутствует, ВОЗ рекомендует в качестве альтернативы выполнять тестирование на HBeAg для определения наличия показаний для назначения профилактического курса тенофовира в целях предупреждения передачи вируса от матери ребенку.
Теперь в странах и районах, где возможность проведения тестирования на ДНК HBV отсутствует, ВОЗ рекомендует в качестве альтернативы выполнять тестирование на HBeAg для определения наличия показаний для назначения профилактического курса тенофовира в целях предупреждения передачи вируса от матери ребенку.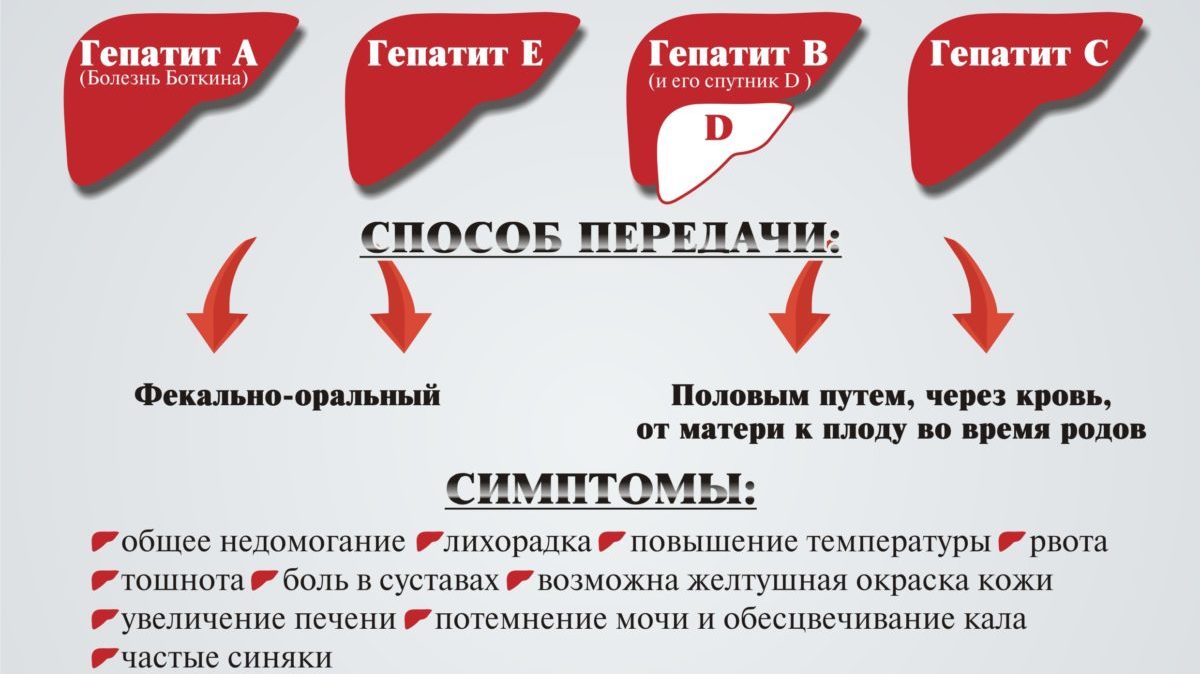 В докладе приводятся глобальные статистические данные по вирусным гепатитам B и C, показателям новых случаев инфицирования, распространенности хронических инфекций и смертности, вызванных этими двумя широко распространенными вирусами, а также информация об основных действиях по состоянию на конец 2016 и 2017 гг.
В докладе приводятся глобальные статистические данные по вирусным гепатитам B и C, показателям новых случаев инфицирования, распространенности хронических инфекций и смертности, вызванных этими двумя широко распространенными вирусами, а также информация об основных действиях по состоянию на конец 2016 и 2017 гг.


 Реже у людей со сниженным иммунитетом или детей, инфицированных в родах, острый гепатит не наблюдается, а заболевание приобретает характер первично-хронического вялотекущего заболевания.
Реже у людей со сниженным иммунитетом или детей, инфицированных в родах, острый гепатит не наблюдается, а заболевание приобретает характер первично-хронического вялотекущего заболевания.
 Такая терапия может абсолютно избавить от вируса», – рассказала Светлана Сметанина.
Такая терапия может абсолютно избавить от вируса», – рассказала Светлана Сметанина.
 Содержит обновления 2011 года.
Содержит обновления 2011 года.
 Однако при отсутствии или плохом инфекционном контроле существует потенциальная возможность передачи вируса.
Однако при отсутствии или плохом инфекционном контроле существует потенциальная возможность передачи вируса.

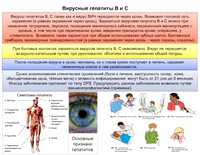 Если предполагается диагноз вирусного гепатита С и ПЦР негативна, следует повторить анализ. Количественный тест для обнаружения количества вируса гепатита С позволяет судить об
Если предполагается диагноз вирусного гепатита С и ПЦР негативна, следует повторить анализ. Количественный тест для обнаружения количества вируса гепатита С позволяет судить об 
 Предшествующая инфекция не защищает от повторных заражениятем же и другими генотипами вируса. По этим причинам не существует эффективной до и после-экспозиционной профилактики (например, иммуноглобулином).
Предшествующая инфекция не защищает от повторных заражениятем же и другими генотипами вируса. По этим причинам не существует эффективной до и после-экспозиционной профилактики (например, иммуноглобулином). Существует несколько разновидностей тестов, которые для удобства оценки их клинической значимости сгруппированы в два комплекса: Фибро/Акти Тест и Фибро Макс.
Существует несколько разновидностей тестов, которые для удобства оценки их клинической значимости сгруппированы в два комплекса: Фибро/Акти Тест и Фибро Макс.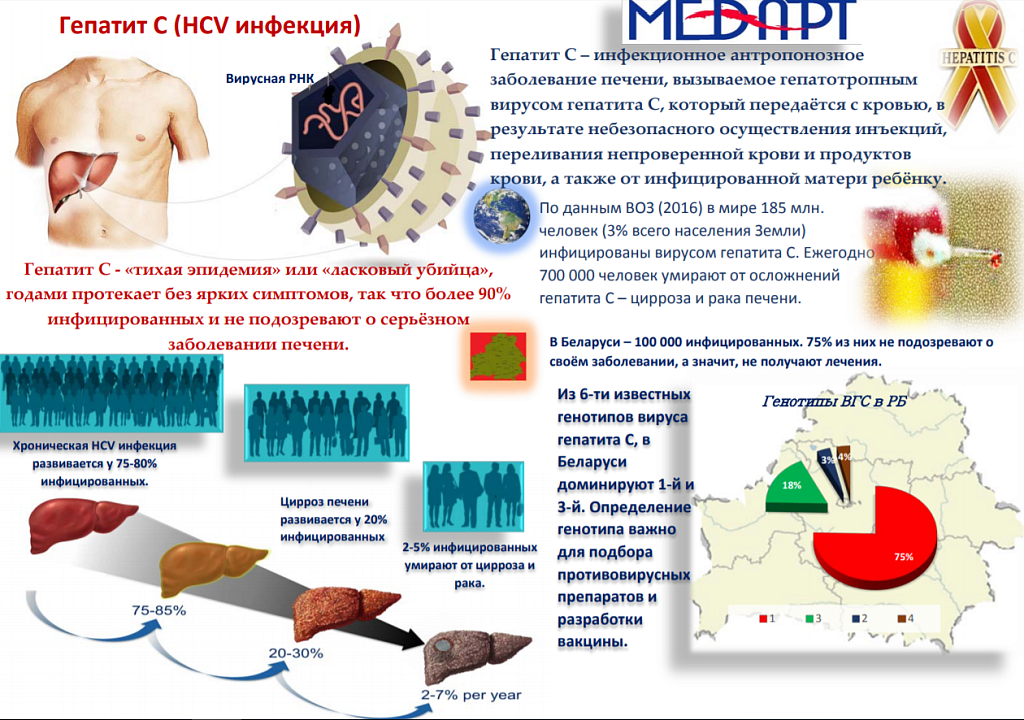 Однако если беременная женщина имеет факторы риска заражения вирусом гепатита С, ей следует обследоваться на анти-HCV.
Однако если беременная женщина имеет факторы риска заражения вирусом гепатита С, ей следует обследоваться на анти-HCV.
 Изолированое применение интерферона является вариантом лечения пациентов, которым противопоказан рибавирин. Рибавирин при самостоятельном применении неэффективен.
Изолированое применение интерферона является вариантом лечения пациентов, которым противопоказан рибавирин. Рибавирин при самостоятельном применении неэффективен.
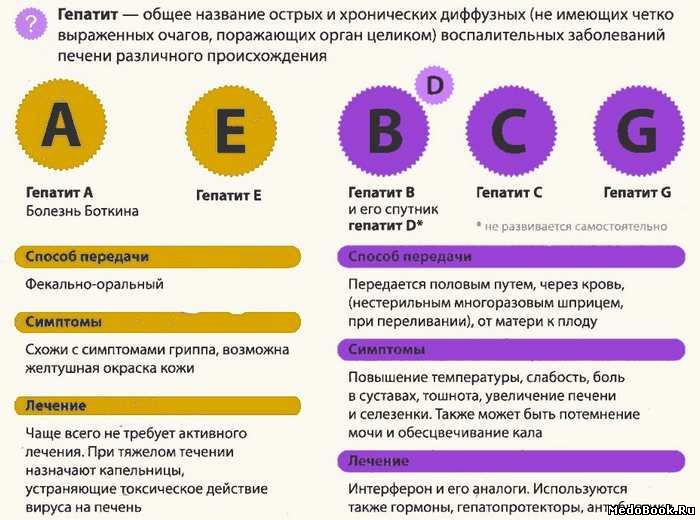



 Стандартный режим лечения ВИЧ-инфекции предусматривает комбинированное применение нескольких антиретровирусных препаратов.
Стандартный режим лечения ВИЧ-инфекции предусматривает комбинированное применение нескольких антиретровирусных препаратов.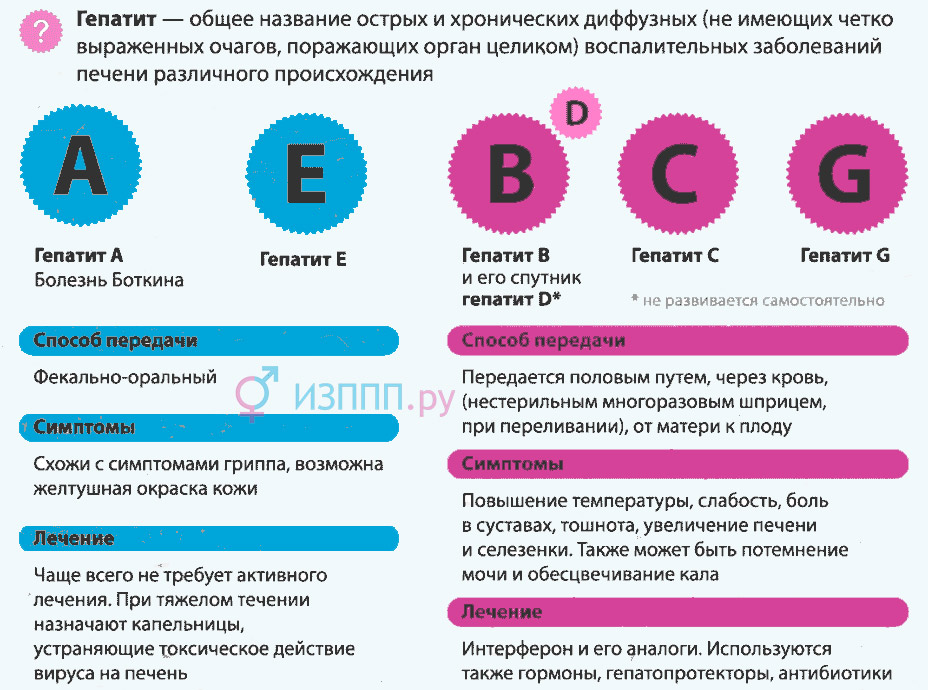
 Мы узнали о гепатите С многое и в лечении достигнут определенный прогресс.
Мы узнали о гепатите С многое и в лечении достигнут определенный прогресс. Следует изучить, как справляться с побочными эффектами, включая ситуации, когда необходимо обратиться за помощью к врачу.
Следует изучить, как справляться с побочными эффектами, включая ситуации, когда необходимо обратиться за помощью к врачу. Причины, которые побудили вас начать лечение могут быть разными:
Причины, которые побудили вас начать лечение могут быть разными: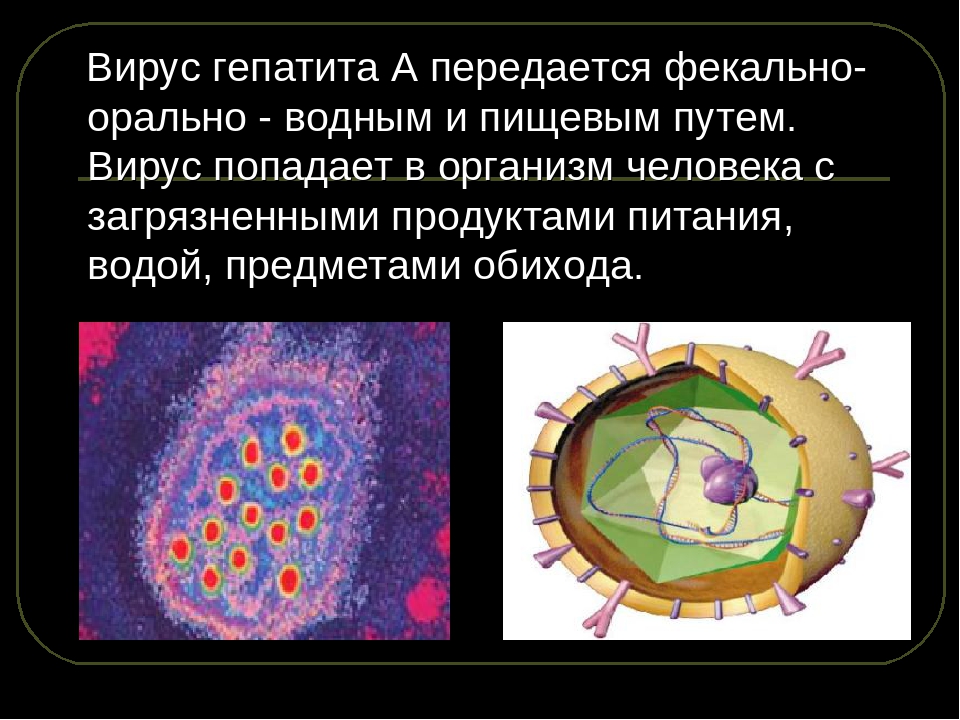
 Выбирайте легкие виды физических упражнений, например: ходьба, хула-хуп, плавание, танцы, садоводство, йога, практика цигун.
Выбирайте легкие виды физических упражнений, например: ходьба, хула-хуп, плавание, танцы, садоводство, йога, практика цигун.
 Поговорите со своим врачом по поводу всех лекарств, которые вы принимаете.
Поговорите со своим врачом по поводу всех лекарств, которые вы принимаете. Ваш Врач выяснит, с чем связана Ваша ситуация.
Ваш Врач выяснит, с чем связана Ваша ситуация. Рибавирин также может вызвать воспаление мышц и потерю жидкости в ваших кровяностных сосудах, что может привести к мышечным болям (дегидратация частично является причиной болей в мышцах после длительных физических упражнений).
Рибавирин также может вызвать воспаление мышц и потерю жидкости в ваших кровяностных сосудах, что может привести к мышечным болям (дегидратация частично является причиной болей в мышцах после длительных физических упражнений).



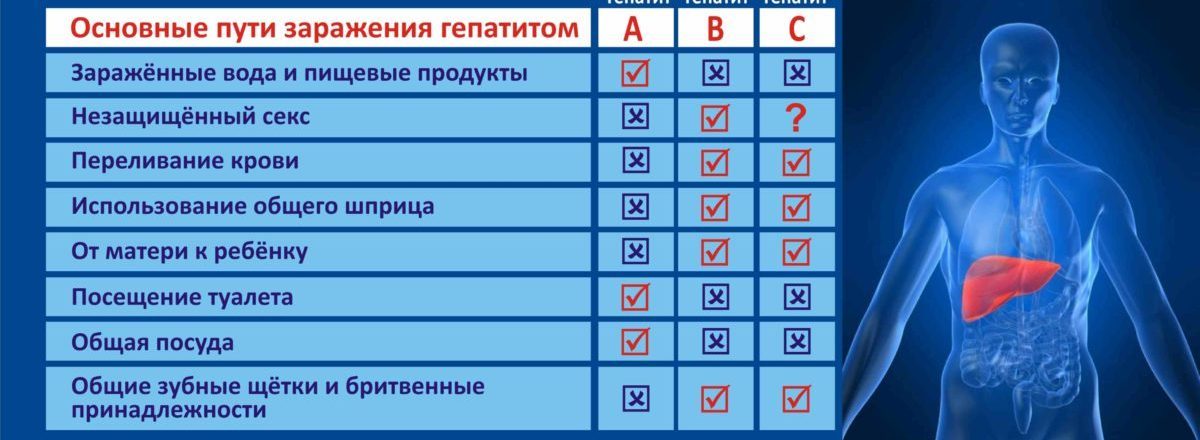
 После окончание терапии эти ощущения пройдут в течение 1-2 недель.Обязательно обсуждайте свое состояние с врачом. Для Вас важно иметь круг общения, с которым вы можете поделиться своими чувствами и сомнениями во время лечения. Ваша семья и друзья могут стать для Вас источником поддержки и помогут справиться с Вашими тревогами.
После окончание терапии эти ощущения пройдут в течение 1-2 недель.Обязательно обсуждайте свое состояние с врачом. Для Вас важно иметь круг общения, с которым вы можете поделиться своими чувствами и сомнениями во время лечения. Ваша семья и друзья могут стать для Вас источником поддержки и помогут справиться с Вашими тревогами. Ваша семья и друзья могут стать для Вас источником поддержки и помогут справиться с Вашими тревогами. Проводите время с людьми, которые способны Вас поддержать.
Ваша семья и друзья могут стать для Вас источником поддержки и помогут справиться с Вашими тревогами. Проводите время с людьми, которые способны Вас поддержать. Выполняйте только те виды деятельности, которые действительно необходимо сделать.
Выполняйте только те виды деятельности, которые действительно необходимо сделать.
 Например, 8:30 – завтрак, 10:00 – легкая закуска, 12:30 – обед, 15:00 – легкая закуска, 17:30 – ужин и 19:30 – легкая закуска.
Например, 8:30 – завтрак, 10:00 – легкая закуска, 12:30 – обед, 15:00 – легкая закуска, 17:30 – ужин и 19:30 – легкая закуска. Рибавирин может стать причиной воспаления ротовой полости и обезвоживания, что создает сухость и неприятный вкус во рту.
Рибавирин может стать причиной воспаления ротовой полости и обезвоживания, что создает сухость и неприятный вкус во рту.
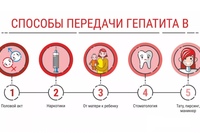

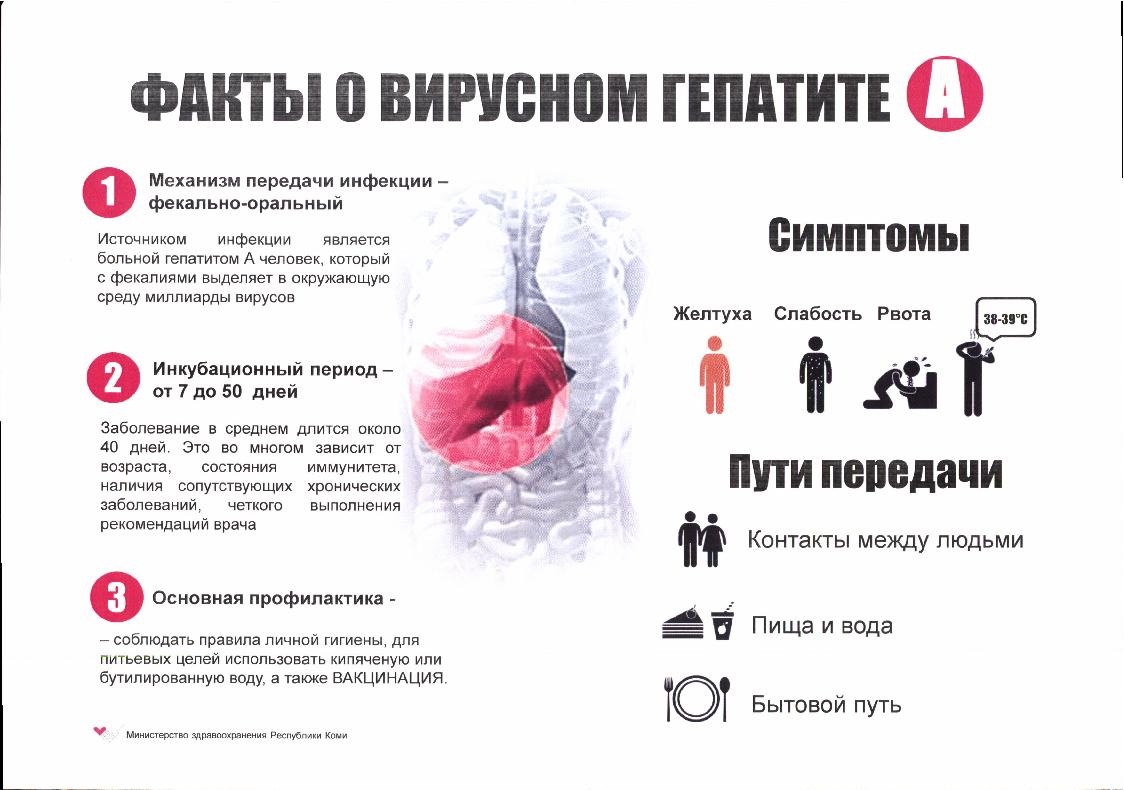




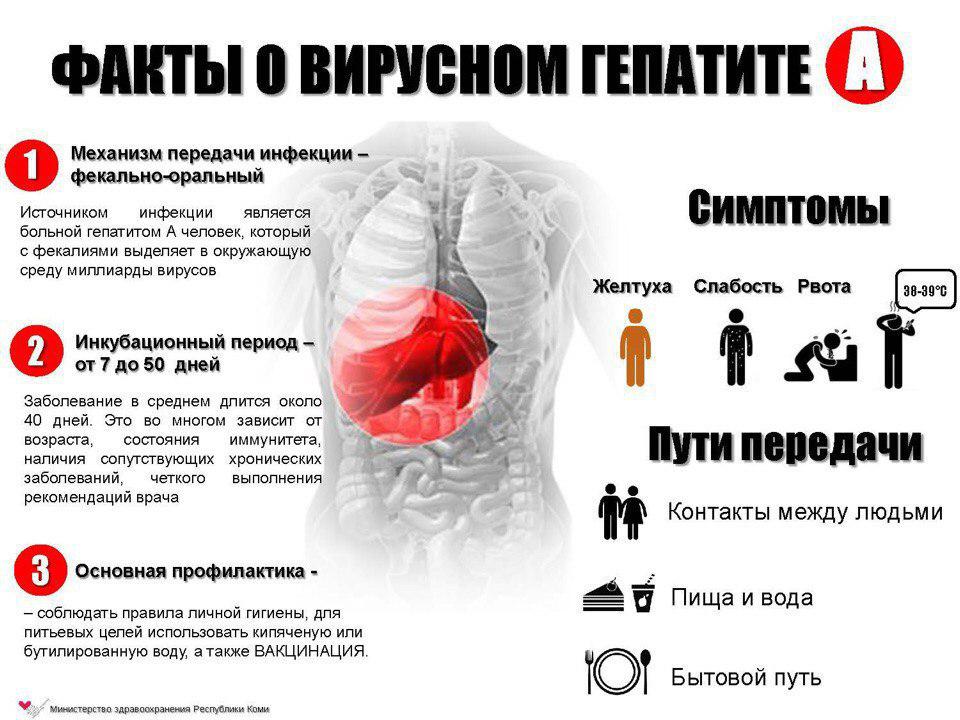


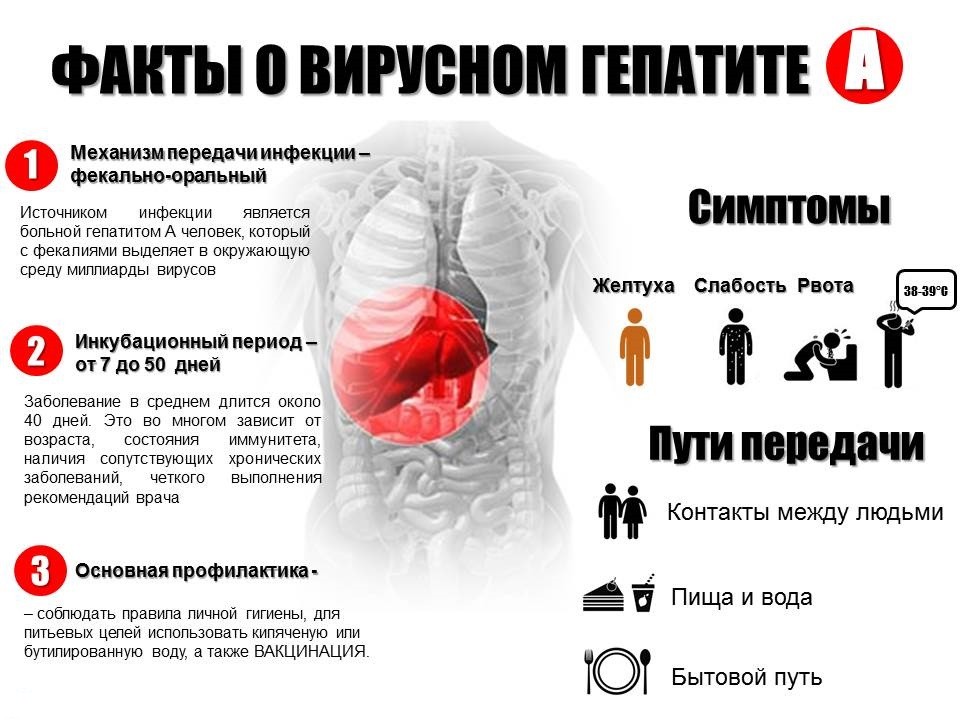
 При возникновении одышки немедленно обратитесь за медицинской помощью. Одышка может вызывать чувство страха. Врач поможет исключить бронхиальную астму или другое заболевание легких, требующее специального лечения.
При возникновении одышки немедленно обратитесь за медицинской помощью. Одышка может вызывать чувство страха. Врач поможет исключить бронхиальную астму или другое заболевание легких, требующее специального лечения.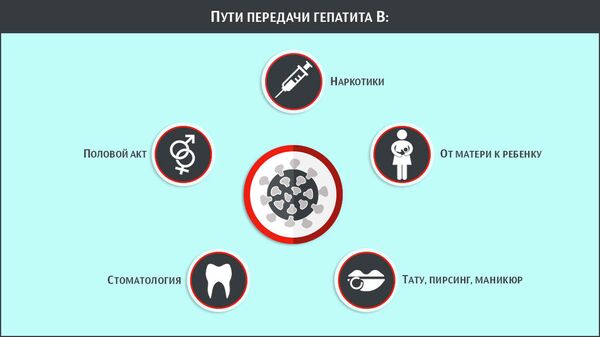

 Нейтропения является широко распространенным побочным эффектом как обычных, так и пегилированных интерферонов. Клинические исследования показали, что у более чем 95% пациентов при противовирусной терапиипроисходило снижении количества нейтрофилов. У подавляющего большинства пациентов, у которых развивается интерферон — индуцированная нейтропения, не возникают серьезные инфекции. Однако, несмотря на это, очень важно, чтобы пациенты своевременно (не реже раза в 14 дней) контролировали показатели общего анализа крови с тем, чтобы предотвратить серьезные осложнения нейтропении. Нейтропения, как правило, корригируется уменьшением дозы
Нейтропения является широко распространенным побочным эффектом как обычных, так и пегилированных интерферонов. Клинические исследования показали, что у более чем 95% пациентов при противовирусной терапиипроисходило снижении количества нейтрофилов. У подавляющего большинства пациентов, у которых развивается интерферон — индуцированная нейтропения, не возникают серьезные инфекции. Однако, несмотря на это, очень важно, чтобы пациенты своевременно (не реже раза в 14 дней) контролировали показатели общего анализа крови с тем, чтобы предотвратить серьезные осложнения нейтропении. Нейтропения, как правило, корригируется уменьшением дозы

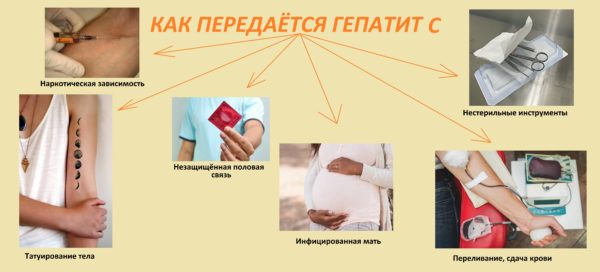
 Когда это происходит, необходима пересадка печени.
Когда это происходит, необходима пересадка печени.
 Если вы планируете сделать маникюр, педикюр, пирсинг или нанести татуировку, делайте это в профессиональном салоне. Убедитесь, что сотрудники используют стерильные иглы и инструменты. Если вы не можете получить ответы, ищите другой салон.
Если вы планируете сделать маникюр, педикюр, пирсинг или нанести татуировку, делайте это в профессиональном салоне. Убедитесь, что сотрудники используют стерильные иглы и инструменты. Если вы не можете получить ответы, ищите другой салон.
 Вирусный гепатит инфекционное заболевание, вызываемое вирусами и сопровождающееся острым воспалением печени. Этот жизненно важный орган человека отвечает за вывод токсинов, а также синтез белков и компонентов, необходимых для пищеварения. Чем большее количество клеток печени поражено, тем больше в организме остается токсических веществ и хуже идет процесс усвоения пищи.
Вирусный гепатит инфекционное заболевание, вызываемое вирусами и сопровождающееся острым воспалением печени. Этот жизненно важный орган человека отвечает за вывод токсинов, а также синтез белков и компонентов, необходимых для пищеварения. Чем большее количество клеток печени поражено, тем больше в организме остается токсических веществ и хуже идет процесс усвоения пищи. Профилактика — контроль за чистотой питьевой воды и соблюдение личной гигиены. Вирус гепатита Е передается фекально-оральным путем; профилактика его такая же, как гепатита А.
Профилактика — контроль за чистотой питьевой воды и соблюдение личной гигиены. Вирус гепатита Е передается фекально-оральным путем; профилактика его такая же, как гепатита А. К симптомам гепатита относится желтуха (необычная желтизна кожи или глазных белков), потеря аппетита, тошнота, боль в желудке или суставах, повышенная утомляемость и некоторые другие. У части зараженных гепатит В переходит в хроническую форму; хронический гепатит в некоторых случаях ведет к тяжелым поражениям печени, включая цирроз.
К симптомам гепатита относится желтуха (необычная желтизна кожи или глазных белков), потеря аппетита, тошнота, боль в желудке или суставах, повышенная утомляемость и некоторые другие. У части зараженных гепатит В переходит в хроническую форму; хронический гепатит в некоторых случаях ведет к тяжелым поражениям печени, включая цирроз.


 Риск повышается, если мать имеет активную форму вируса или в 3-м триместре беременности перенесла острый гепатит С, либо – если мать, кроме вируса гепатита С, инфицирована вирусом иммунодефицита человека ( за счет изменения иммунной системы матери). С молоком матери вирус гепатита С не передается.
Риск повышается, если мать имеет активную форму вируса или в 3-м триместре беременности перенесла острый гепатит С, либо – если мать, кроме вируса гепатита С, инфицирована вирусом иммунодефицита человека ( за счет изменения иммунной системы матери). С молоком матери вирус гепатита С не передается.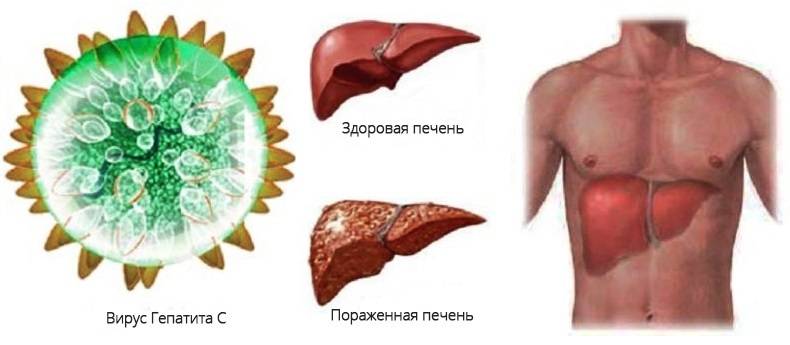 Если это произойдет, это может вызвать рубцевание органа, печеночную недостаточность и рак, и это даже может быть опасно для жизни.
Если это произойдет, это может вызвать рубцевание органа, печеночную недостаточность и рак, и это даже может быть опасно для жизни. Вы можете ничего не почувствовать. Около трети людей, страдающих этим заболеванием, не болеют. Узнают только через анализ крови.
Вы можете ничего не почувствовать. Около трети людей, страдающих этим заболеванием, не болеют. Узнают только через анализ крови.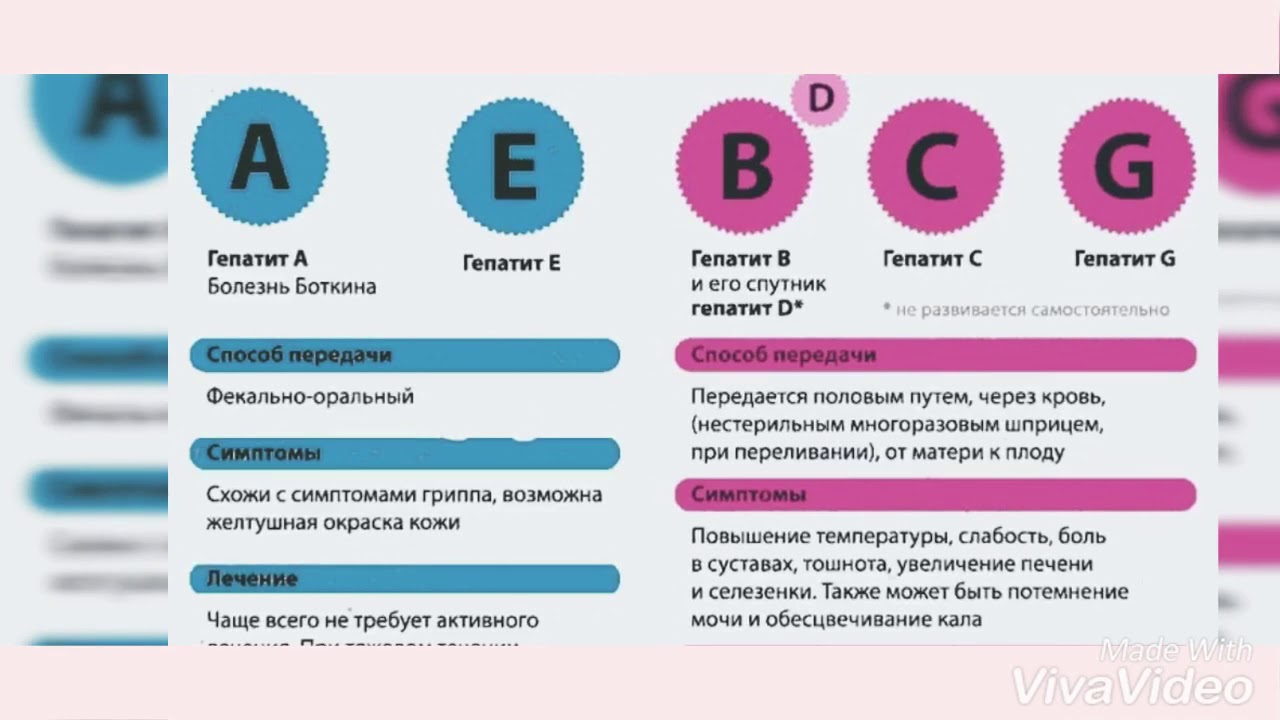
 Они проверит вашу кровь, чтобы увидеть, не воспалена ли печень. Если у вас есть симптомы гепатита B и высокий уровень ферментов печени, вы будете проверены на:
Они проверит вашу кровь, чтобы увидеть, не воспалена ли печень. Если у вас есть симптомы гепатита B и высокий уровень ферментов печени, вы будете проверены на:
 Они могут прописать некоторые из этих лекарств для его лечения:
Они могут прописать некоторые из этих лекарств для его лечения: Вы воспринимаете это как укол как минимум на 6 месяцев. Это не лечит болезнь. Лечит воспаление печени. Также может помочь интерферон длительного действия, пегинтерферон альфа2а (Пегасис, Пегасис Проклик).Но этот препарат может вызвать у вас плохое самочувствие или депрессию, а может и подавить аппетит. Это также снижает количество лейкоцитов, что затрудняет борьбу с инфекцией.
Вы воспринимаете это как укол как минимум на 6 месяцев. Это не лечит болезнь. Лечит воспаление печени. Также может помочь интерферон длительного действия, пегинтерферон альфа2а (Пегасис, Пегасис Проклик).Но этот препарат может вызвать у вас плохое самочувствие или депрессию, а может и подавить аппетит. Это также снижает количество лейкоцитов, что затрудняет борьбу с инфекцией.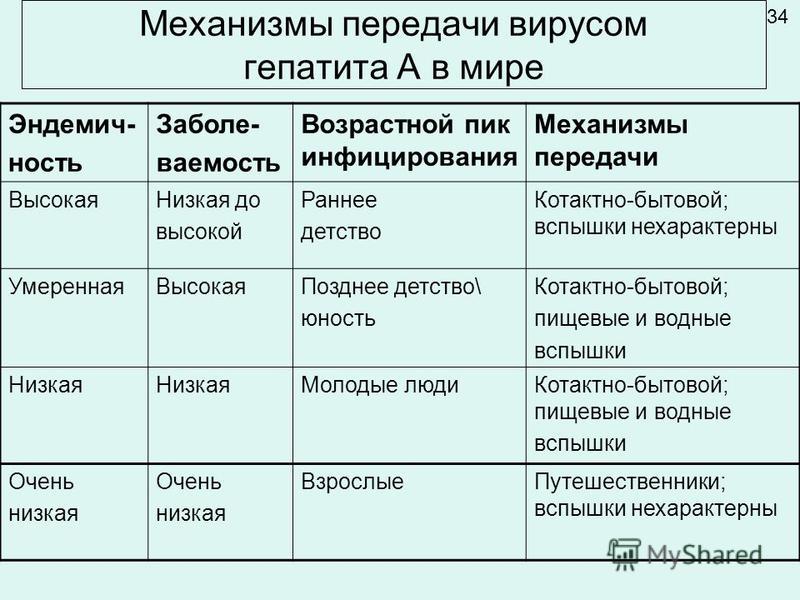
 Это ключ к профилактике, и CDC рекомендует ее всем младенцам, рожденным в США, всем детям и подросткам моложе 19 лет, которые еще не получили эту вакцину, и людям из группы риска.
Это ключ к профилактике, и CDC рекомендует ее всем младенцам, рожденным в США, всем детям и подросткам моложе 19 лет, которые еще не получили эту вакцину, и людям из группы риска. Любая инфицированная кровь выбрасывается.
Любая инфицированная кровь выбрасывается. Если он у вас более 6 месяцев, вас называют носителем, даже если у вас нет симптомов.Это означает, что вы можете передать болезнь другому человеку через:
Если он у вас более 6 месяцев, вас называют носителем, даже если у вас нет симптомов.Это означает, что вы можете передать болезнь другому человеку через: Иногда его называют гепатитом С или сокращенно ВГС. Гепатит С может быть легкой болезнью, которая длится всего несколько недель или месяцев, или серьезным хроническим заболеванием, которое длится всю вашу жизнь.Гепатит C может привести к серьезным заболеваниям, таким как цирроз печени и рак печени, и в конечном итоге может убить вас, если его не лечить.
Иногда его называют гепатитом С или сокращенно ВГС. Гепатит С может быть легкой болезнью, которая длится всего несколько недель или месяцев, или серьезным хроническим заболеванием, которое длится всю вашу жизнь.Гепатит C может привести к серьезным заболеваниям, таким как цирроз печени и рак печени, и в конечном итоге может убить вас, если его не лечить.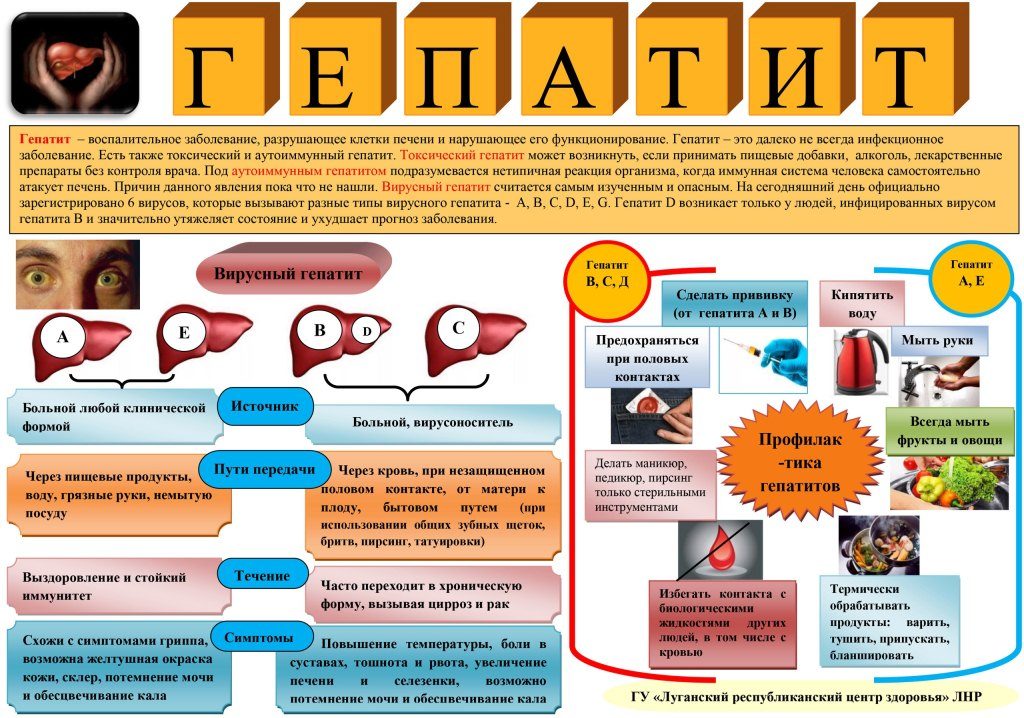
 Есть также новые методы лечения, которые могут вылечить это. Ваш врач или медсестра, вероятно, порекомендуют вам избегать употребления алкоголя и определенных лекарств, которые могут нанести вред вашей печени.
Есть также новые методы лечения, которые могут вылечить это. Ваш врач или медсестра, вероятно, порекомендуют вам избегать употребления алкоголя и определенных лекарств, которые могут нанести вред вашей печени.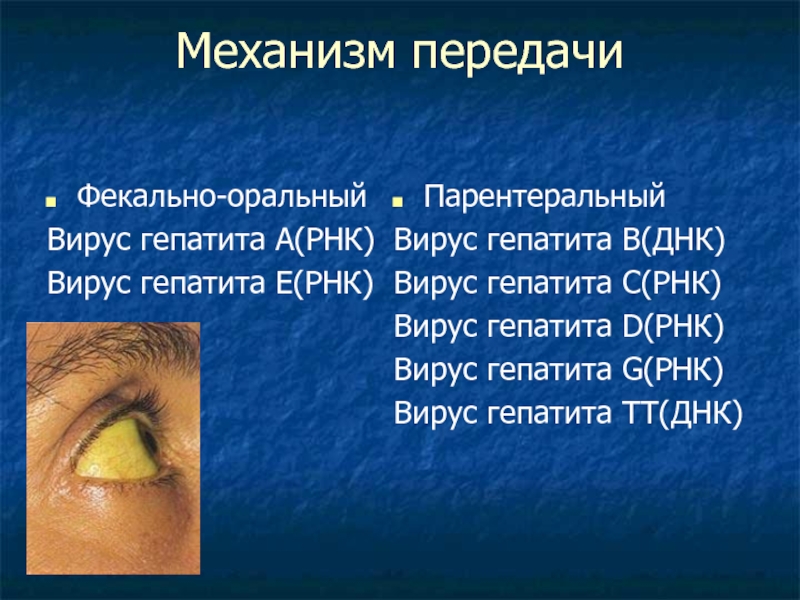 Кроме того, источником инфекции может быть совместное использование острых инструментов, таких как бритвы, зубные щетки, кусачки для ногтей, сережки и украшения для тела.
Кроме того, источником инфекции может быть совместное использование острых инструментов, таких как бритвы, зубные щетки, кусачки для ногтей, сережки и украшения для тела.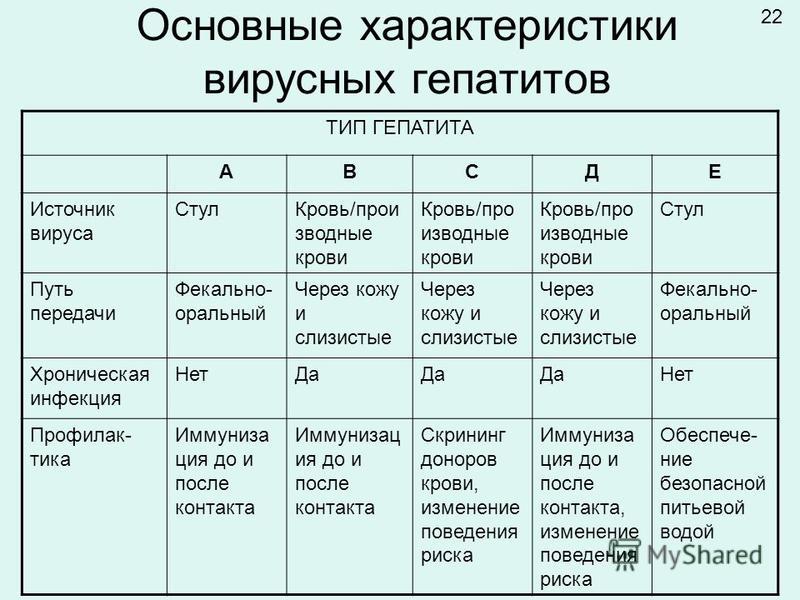 № 7)
№ 7)
 Он может передаваться через незащищенный половой контакт (секс без презерватива или зубной прокладки), через зараженные иглы и от беременной женщины к ее ребенку во время родов.
Он может передаваться через незащищенный половой контакт (секс без презерватива или зубной прокладки), через зараженные иглы и от беременной женщины к ее ребенку во время родов. Это действительно заразно и может длиться вне организма до семи дней.
Это действительно заразно и может длиться вне организма до семи дней.


 Обычно при необходимости можно справиться с симптомами дома с помощью обезболивающих. Ваш лечащий врач посоветует вам регулярно сдавать анализы крови и проходить медосмотр. Большинство людей полностью выздоравливают от острого гепатита B.
Обычно при необходимости можно справиться с симптомами дома с помощью обезболивающих. Ваш лечащий врач посоветует вам регулярно сдавать анализы крови и проходить медосмотр. Большинство людей полностью выздоравливают от острого гепатита B. .Это потому, что люди, живущие с ВИЧ, с большей вероятностью разовьются хроническим гепатитом, если они заразятся. У них также с большей вероятностью разовьются осложнения со стороны печени, если хронический гепатит не лечить.
.Это потому, что люди, живущие с ВИЧ, с большей вероятностью разовьются хроническим гепатитом, если они заразятся. У них также с большей вероятностью разовьются осложнения со стороны печени, если хронический гепатит не лечить.



 Как развивается грыжа, симптомы данного заболевания — такие вопросы находятся в компетенции лечащего врача. Данное образование может возникнуть как у взрослых, так и у детей самого разного возраста. Под этим заболеванием принято понимать состояние, когда органы начинают выходить из занимаемой ими полости. При этом сохраняется целостность всех окружающих оболочек.
Как развивается грыжа, симптомы данного заболевания — такие вопросы находятся в компетенции лечащего врача. Данное образование может возникнуть как у взрослых, так и у детей самого разного возраста. Под этим заболеванием принято понимать состояние, когда органы начинают выходить из занимаемой ими полости. При этом сохраняется целостность всех окружающих оболочек. Каждый из видов имеет свою симптоматику, причины развития и повод к прогрессированию. Отличаются они и локализацией, и интенсивностью боли. Наиболее распространенными являются образования брюшинные и межпозвоночные.
Каждый из видов имеет свою симптоматику, причины развития и повод к прогрессированию. Отличаются они и локализацией, и интенсивностью боли. Наиболее распространенными являются образования брюшинные и межпозвоночные.
 Такие признаки возникают со временем, усиливаясь с прогрессированием болезни. При межпозвоночной грыже поясничного отдела боль локализуется в спине, может отдавать в ногу или ягодицу. Одна или обе ноги могут неметь.
Такие признаки возникают со временем, усиливаясь с прогрессированием болезни. При межпозвоночной грыже поясничного отдела боль локализуется в спине, может отдавать в ногу или ягодицу. Одна или обе ноги могут неметь. Признаки других типов грыж. Гораздо реже диагностируются бедренная, грыжа белой линии живота и пупочная.
Признаки других типов грыж. Гораздо реже диагностируются бедренная, грыжа белой линии живота и пупочная. В результате этого может возникнуть защемление кишечника между стенками брюшины, что вызывает сужение сосудов. Это очень опасно, поскольку защемленные сосуды, которые питают кишку, способны вызвать гангрену того или иного участка этого органа.
В результате этого может возникнуть защемление кишечника между стенками брюшины, что вызывает сужение сосудов. Это очень опасно, поскольку защемленные сосуды, которые питают кишку, способны вызвать гангрену того или иного участка этого органа. Хронические воспалительные процессы, такие как язва, панкреатит, холецистит провоцируют пищеводную грыжу.
Хронические воспалительные процессы, такие как язва, панкреатит, холецистит провоцируют пищеводную грыжу.



























 Рецепт приготовления мяса для вкусного ужина и быстрого
Рецепт приготовления мяса для вкусного ужина и быстрого Быстрый рецепт приготовления вкусной курицы
Быстрый рецепт приготовления вкусной курицы Что приготовить на ужин быстро и вкусно из ничего
Что приготовить на ужин быстро и вкусно из ничего Что приготовить на ужин быстро и вкусно без мяса
Что приготовить на ужин быстро и вкусно без мяса Вкусный ужин из картошки в духовке
Вкусный ужин из картошки в духовке

 2 августа 2019
2 августа 2019
 31 июля 2019
31 июля 2019
 31 июля 2019
31 июля 2019
 28 июля 2019
28 июля 2019
 28 июля 2019
28 июля 2019
 28 июля 2019
28 июля 2019
 28 июля 2019
28 июля 2019
 28 июля 2019
28 июля 2019
 28 июля 2019
28 июля 2019
 28 июля 2019
28 июля 2019
 28 июля 2019
28 июля 2019
 27 июля 2019
27 июля 2019
 24 июля 2019
24 июля 2019
 24 июля 2019
24 июля 2019
 24 июля 2019
24 июля 2019
 22 июля 2019
22 июля 2019




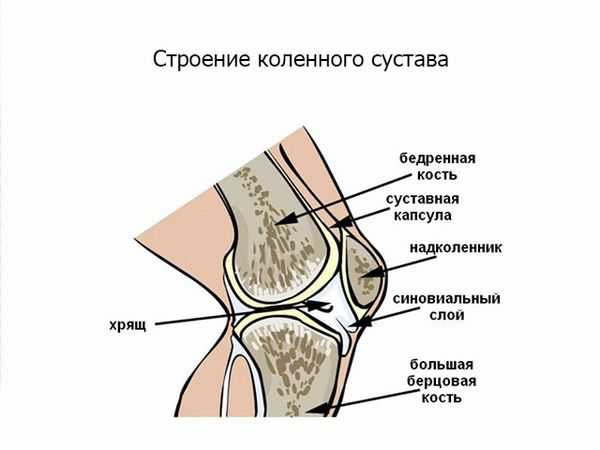


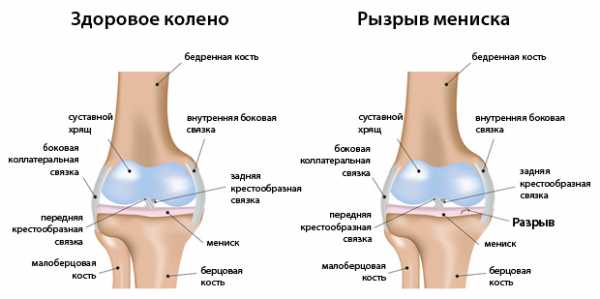
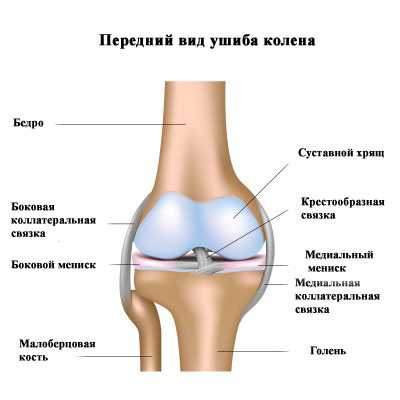


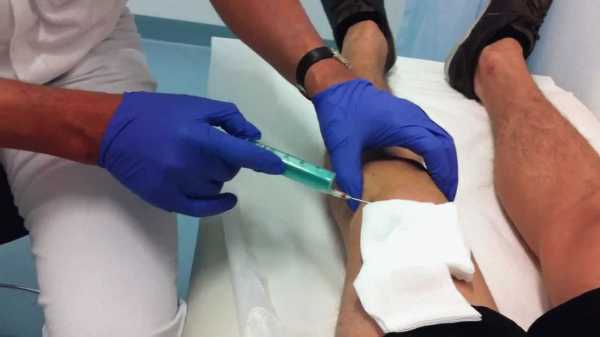 Пункция для откачки крови
Пункция для откачки крови
 Свежий лист капусты, хорошо размятый в руках и прибинтованный к поврежденному месту – это лучший ответ на вопрос «что делать при ушибе колена?». Данное средство абсолютно безопасно, может выступать и в качестве охлаждающего компресса (если подержать лист в холодильнике), и в качестве блокатора воспаления. Тщательно промытый и высушенный листок прикладывается к суставу и приматывается бинтом. Накладывать такой компресс можно на длительное время, меняя капусту каждые два часа.
Свежий лист капусты, хорошо размятый в руках и прибинтованный к поврежденному месту – это лучший ответ на вопрос «что делать при ушибе колена?». Данное средство абсолютно безопасно, может выступать и в качестве охлаждающего компресса (если подержать лист в холодильнике), и в качестве блокатора воспаления. Тщательно промытый и высушенный листок прикладывается к суставу и приматывается бинтом. Накладывать такой компресс можно на длительное время, меняя капусту каждые два часа.








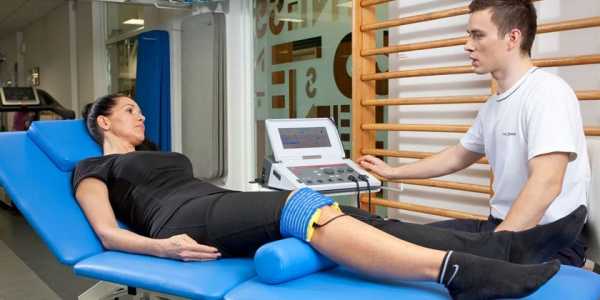
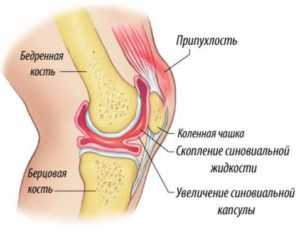 ушиб колена без перелома
ушиб колена без перелома Упражнения при травме колена
Упражнения при травме колена Например, при аллергической реакции количество их в ткани увеличивается и понижается в крови. Все это приводит, что у больного развивается зуд, покраснение и оттек ткани, повышение температуры пораженного участка.
Например, при аллергической реакции количество их в ткани увеличивается и понижается в крови. Все это приводит, что у больного развивается зуд, покраснение и оттек ткани, повышение температуры пораженного участка. Повышены базофилы и при других болезнях, среди них болезни желудка, кишечника, при ветрянке, микседеме. Порой повышаются при недостатке железа в организме. Чтобы нормализовать их уровень, полезен прием витаминов, в особенности витамина В12. Повышают уровень их и некоторые лекарственные препараты на основе антитиреоидных, эстрогенсодержащих вешеств.
Повышены базофилы и при других болезнях, среди них болезни желудка, кишечника, при ветрянке, микседеме. Порой повышаются при недостатке железа в организме. Чтобы нормализовать их уровень, полезен прием витаминов, в особенности витамина В12. Повышают уровень их и некоторые лекарственные препараты на основе антитиреоидных, эстрогенсодержащих вешеств. Для идентификации клеток крови под микроскопом их подвергают специальному окрашиванию. При этом разные виды клеток окрашиваются по-разному в зависимости от своего строения.
Для идентификации клеток крови под микроскопом их подвергают специальному окрашиванию. При этом разные виды клеток окрашиваются по-разному в зависимости от своего строения.


 Например, если воспаление длится более 3 дней, костный мозг начинает усиленно вырабатывать новые клетки крови, в том числе базофилы. Они выводятся в кровяное русло и доставляются к тканям. Таким образом, одной из причин базофилии может быть системная воспалительная реакция.
Например, если воспаление длится более 3 дней, костный мозг начинает усиленно вырабатывать новые клетки крови, в том числе базофилы. Они выводятся в кровяное русло и доставляются к тканям. Таким образом, одной из причин базофилии может быть системная воспалительная реакция.

 Эти клетки вырабатываются в нашем костном мозге и входят в состав иммунной системы организма.
Эти клетки вырабатываются в нашем костном мозге и входят в состав иммунной системы организма.

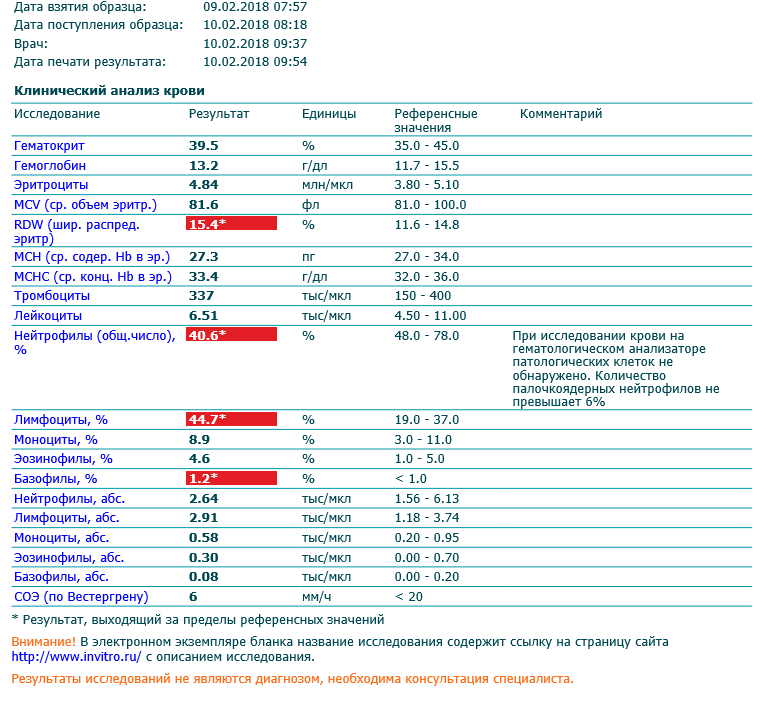 Ее образец распределяется по предметному стеклу и затем специалист исследует его на предмет наличия аномальных эритроцитов, лейкоцитов и тромбоцитов.
Ее образец распределяется по предметному стеклу и затем специалист исследует его на предмет наличия аномальных эритроцитов, лейкоцитов и тромбоцитов.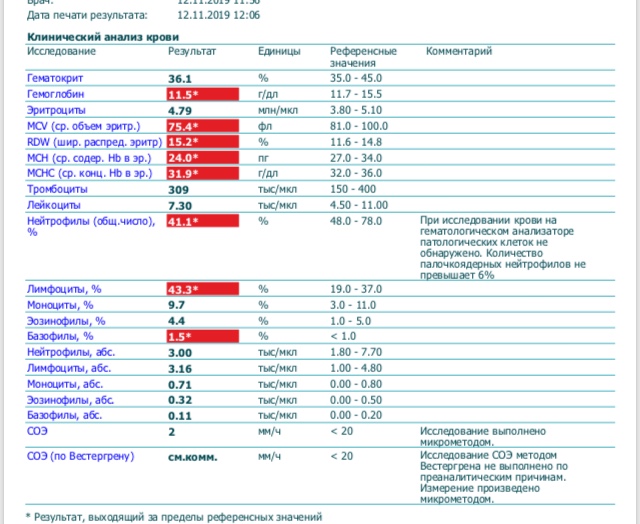 Затем этот образец тестируется в лаборатории, где проверяется, производит ли костный мозг здоровые клетки крови.
Затем этот образец тестируется в лаборатории, где проверяется, производит ли костный мозг здоровые клетки крови. Если базофилы повышены из-за бактериальной инфекции, больному назначат антибиотики.
Если базофилы повышены из-за бактериальной инфекции, больному назначат антибиотики.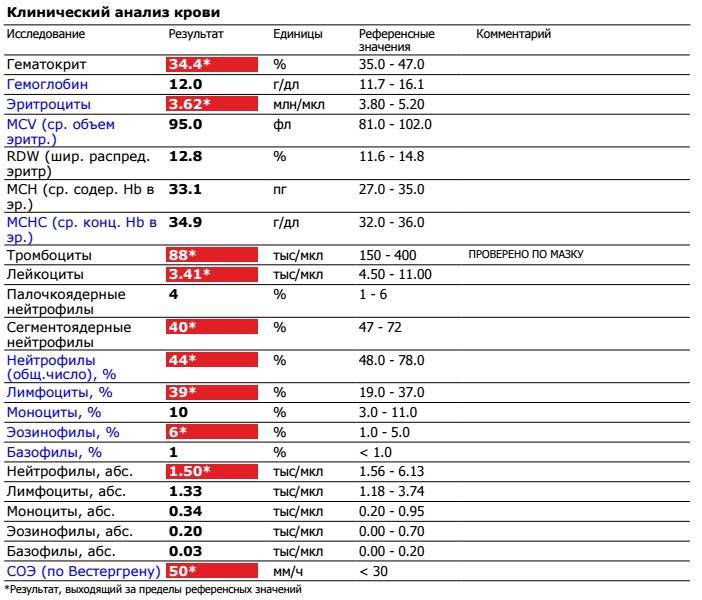 Будьте здоровы!
Будьте здоровы! Эта же рекомендация дается и тем, у кого долго не останавливается кровь из ссадин и мест уколов, а также людям с частыми носовыми кровотечениями.
Эта же рекомендация дается и тем, у кого долго не останавливается кровь из ссадин и мест уколов, а также людям с частыми носовыми кровотечениями.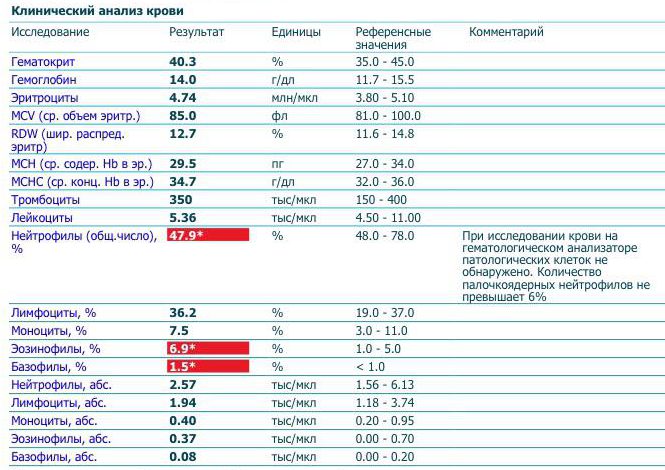
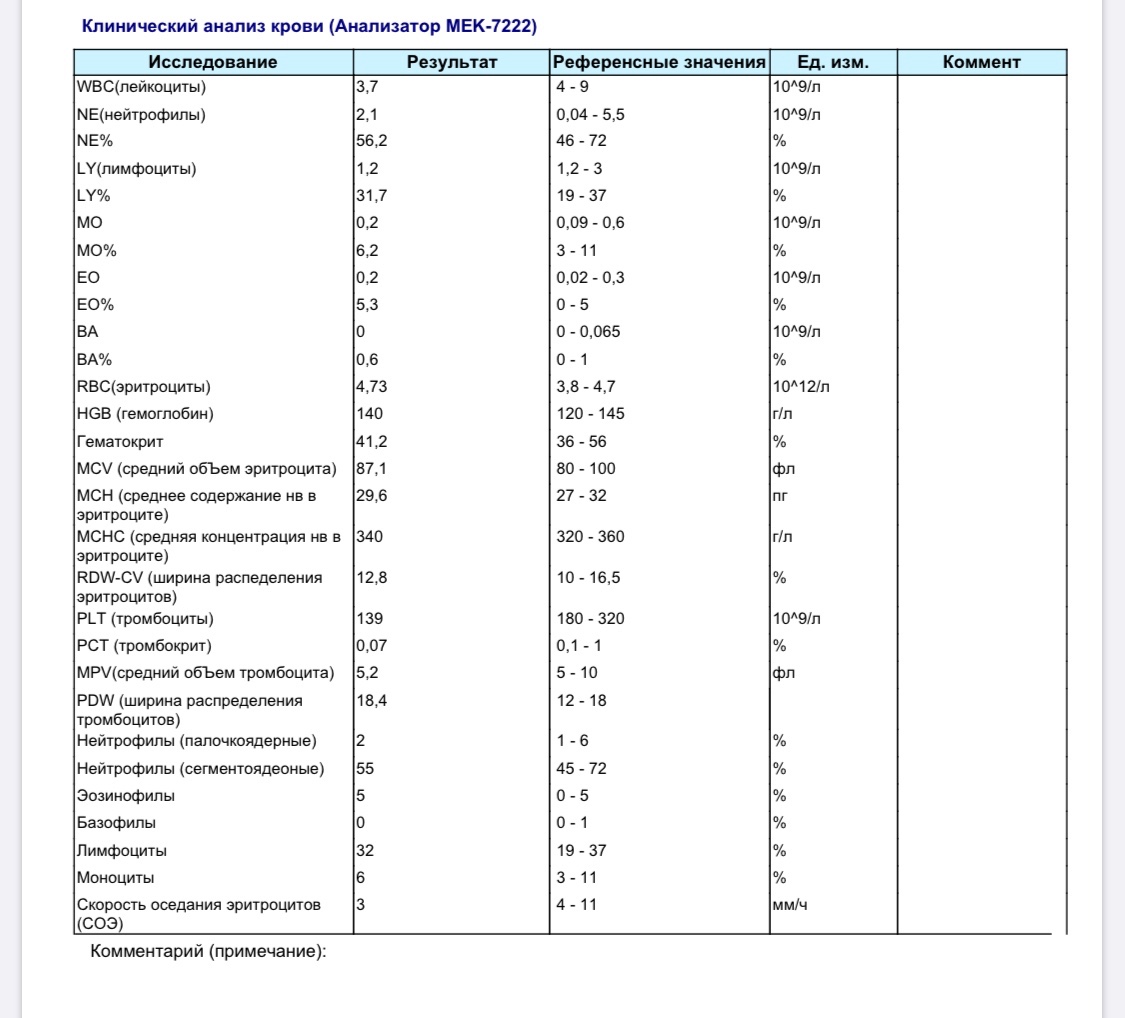 В некоторых случаях встречается и «сдвиг лейкоцитарной формулы вправо», а также ситуация, когда возрастает исключительно содержание палочкоядерных форм нейтрофилов. Важно обращать внимание на эти явления и просить врача объяснить их.
В некоторых случаях встречается и «сдвиг лейкоцитарной формулы вправо», а также ситуация, когда возрастает исключительно содержание палочкоядерных форм нейтрофилов. Важно обращать внимание на эти явления и просить врача объяснить их. К примеру, резкое увеличение количества этих клеток, влекущее за собой общее увеличение лейкоцитов — признак хронического лимфолейкоза, онкологического заболевания крови.
К примеру, резкое увеличение количества этих клеток, влекущее за собой общее увеличение лейкоцитов — признак хронического лимфолейкоза, онкологического заболевания крови. Это — скорость оседания эритроцитов (СОЭ), которую на старых бланках иногда обозначают как «РОЭ» (реакция оседания эритроцитов). Изменение этой скорости может говорить о многом — и о количестве и свойствах самих эритроцитов, и о среде (то есть плазме крови и других форменных элементах), в которых они оседают. Чаще всего повышение СОЭ — признак инфекции в организме, однако также это явление может быть связано и с онкологическим заболеванием, значительным уменьшением количества эритроцитов (анемией), беременностью у женщин, недостатком белка в организме и многими другими явлениями.
Это — скорость оседания эритроцитов (СОЭ), которую на старых бланках иногда обозначают как «РОЭ» (реакция оседания эритроцитов). Изменение этой скорости может говорить о многом — и о количестве и свойствах самих эритроцитов, и о среде (то есть плазме крови и других форменных элементах), в которых они оседают. Чаще всего повышение СОЭ — признак инфекции в организме, однако также это явление может быть связано и с онкологическим заболеванием, значительным уменьшением количества эритроцитов (анемией), беременностью у женщин, недостатком белка в организме и многими другими явлениями.

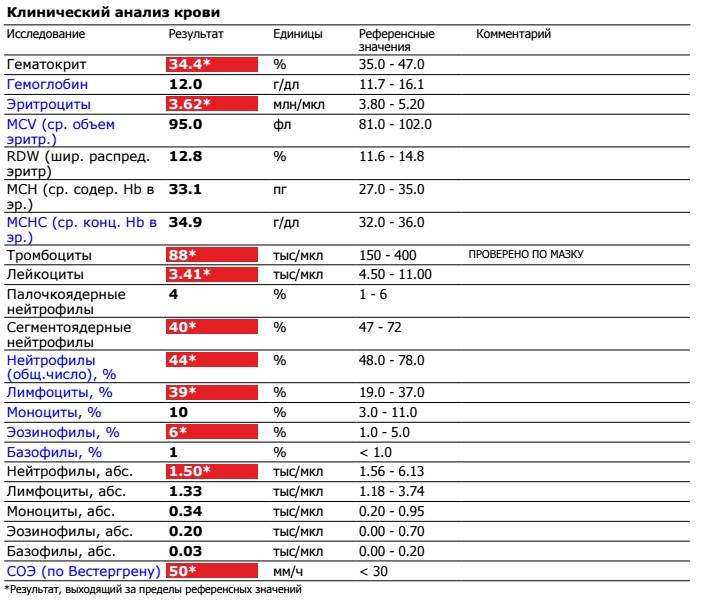
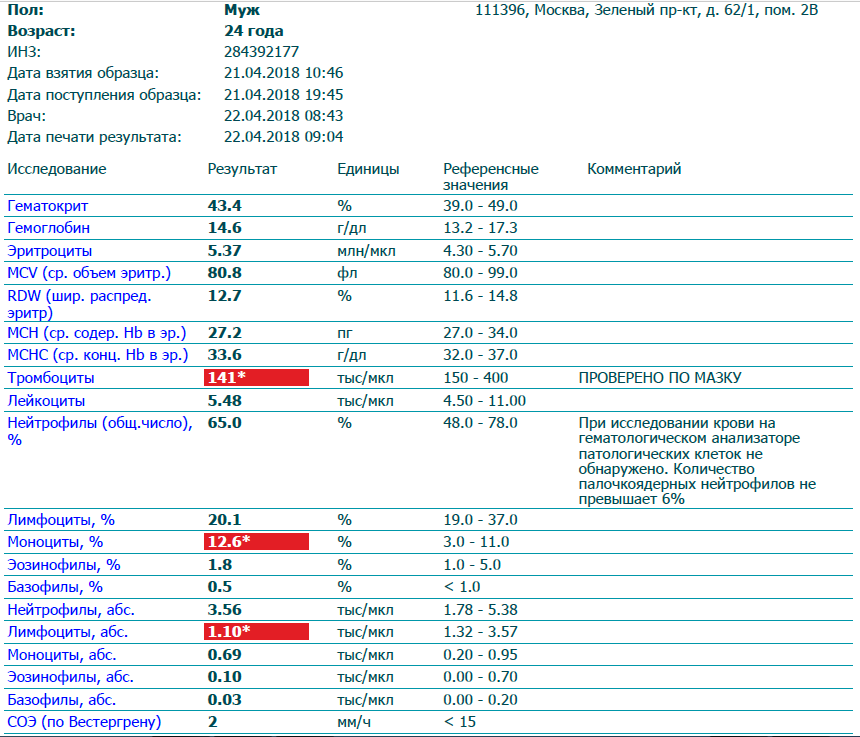
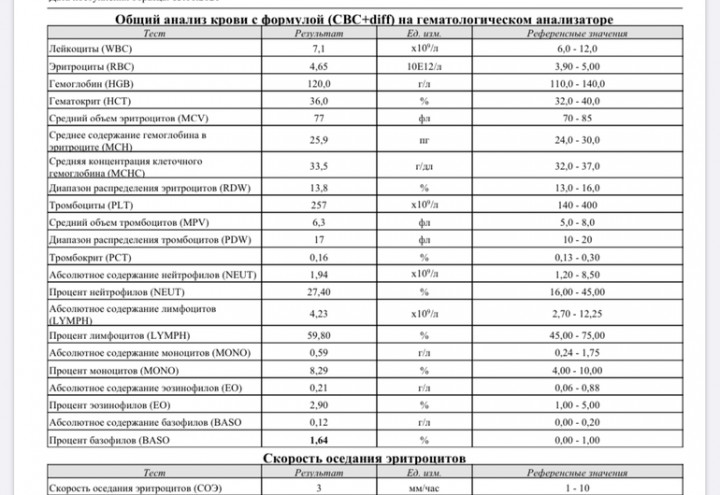 Когда идёт иммунное воспаление в соединительные ткани. При этих состояниях тоже будет моноцитоз.
Когда идёт иммунное воспаление в соединительные ткани. При этих состояниях тоже будет моноцитоз.

 Это состояние периферической крови клеток иммунной системы, которые говорят о том, что в «государстве» не всё в порядке, и это требует обязательного обследования, требует внимательного отношения и дальнейшей расшифровки.
Это состояние периферической крови клеток иммунной системы, которые говорят о том, что в «государстве» не всё в порядке, и это требует обязательного обследования, требует внимательного отношения и дальнейшей расшифровки.
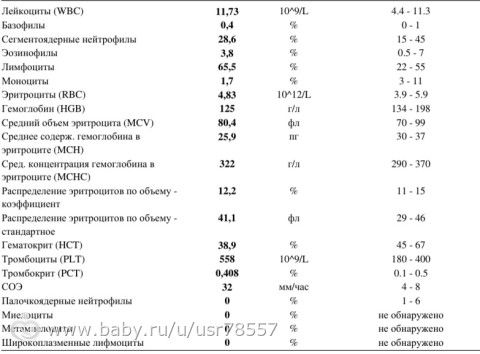
 Разберемся, что скрывается за аббревиатурами, и почему цифры могут меняться.
Разберемся, что скрывается за аббревиатурами, и почему цифры могут меняться.
 Таким образом, эритроциты выполняют важную транспортную функцию, поэтому в крови их больше других клеток.
Таким образом, эритроциты выполняют важную транспортную функцию, поэтому в крови их больше других клеток.
 В норме он связывается с молекулами кислорода и углекислого газа. Количество гемоглобина отличается в зависимости от возраста и пола.
В норме он связывается с молекулами кислорода и углекислого газа. Количество гемоглобина отличается в зависимости от возраста и пола.
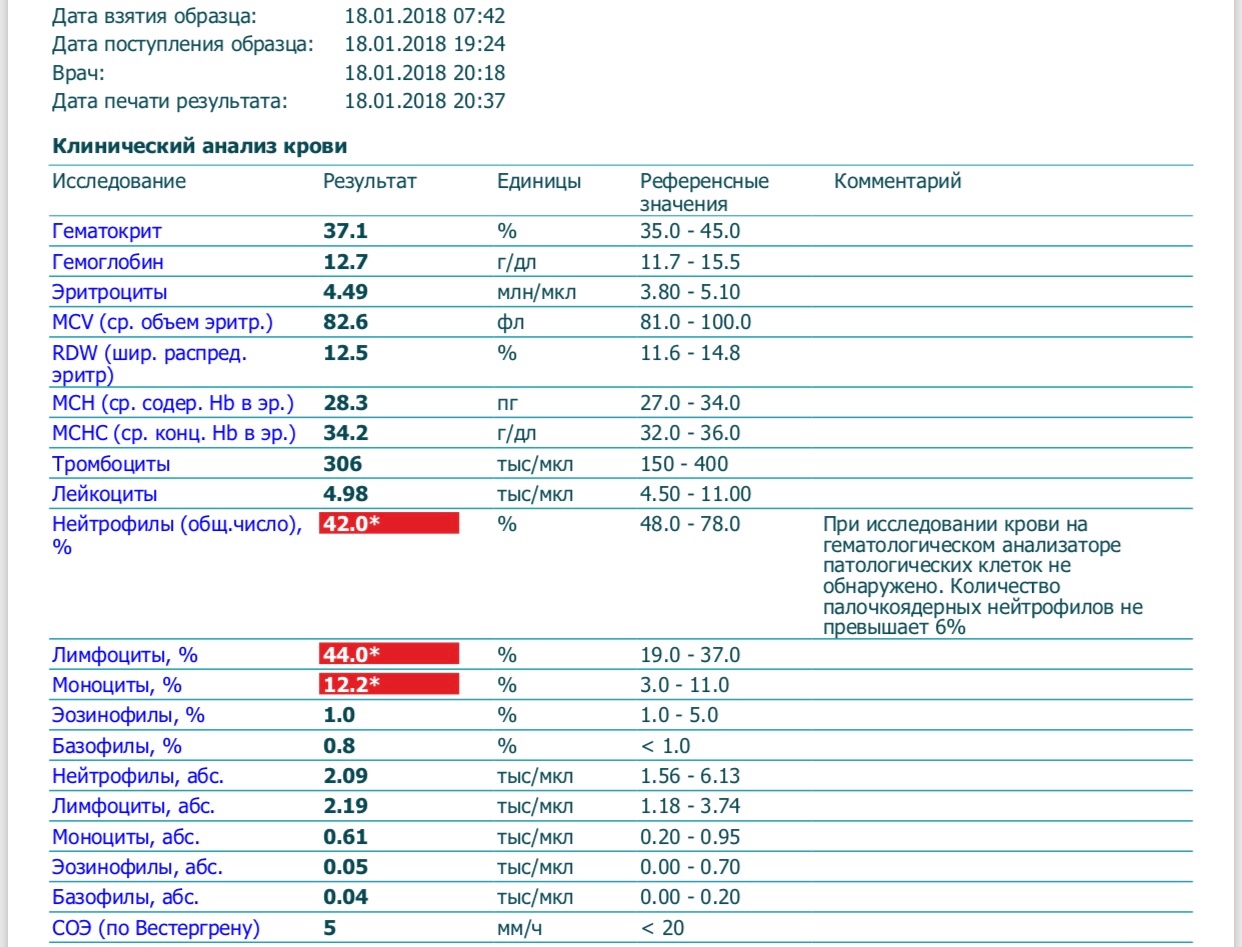

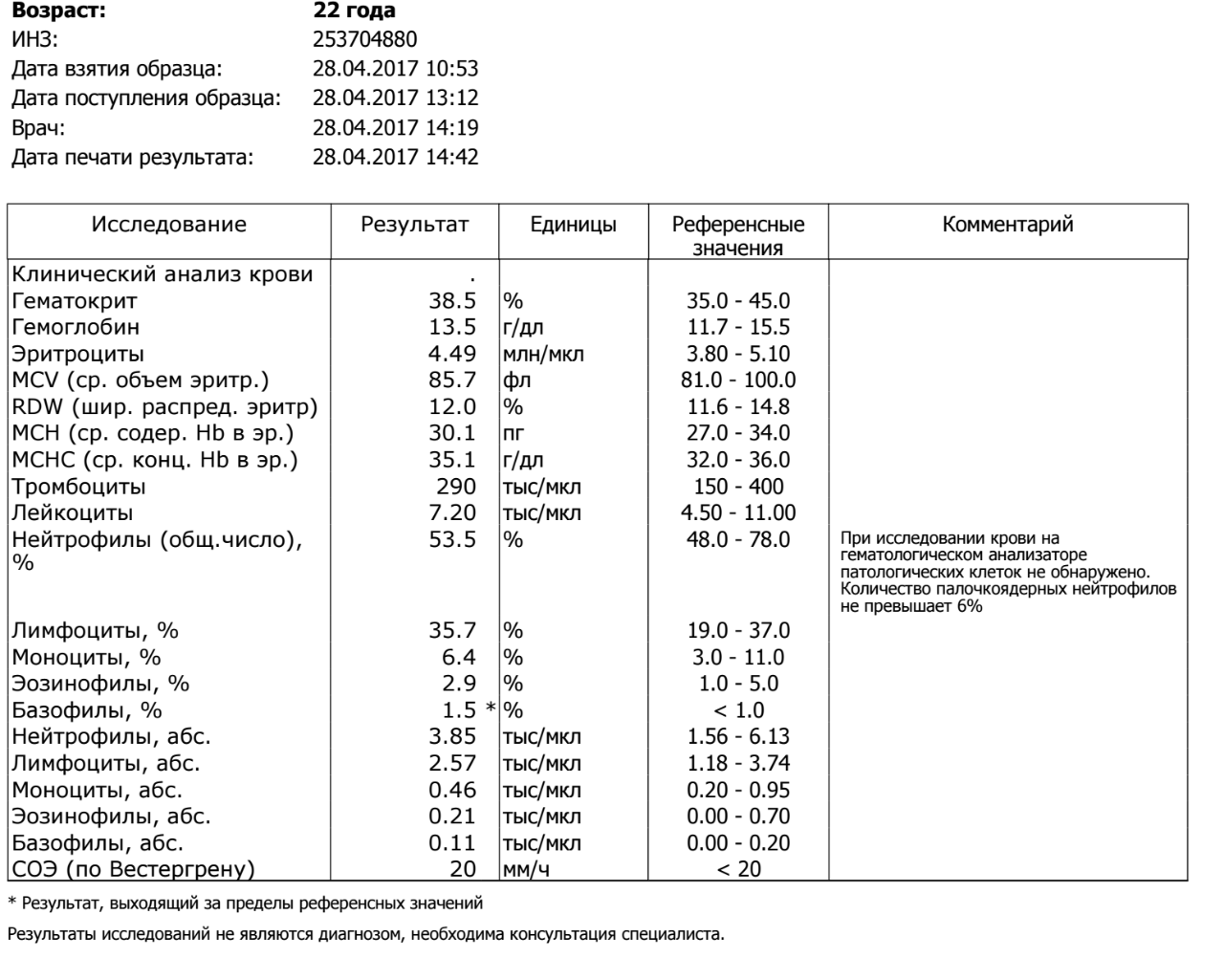
 Причины: апластическая анемия, лейкозы, дефицит витамина B12. Другие причины — разрушение тромбоцитов из-за аутоиммунной патологии или от воздействия некоторых лекарственных препаратов.
Причины: апластическая анемия, лейкозы, дефицит витамина B12. Другие причины — разрушение тромбоцитов из-за аутоиммунной патологии или от воздействия некоторых лекарственных препаратов.


 К этому состоянию приводят применение некоторых препаратов, воздействие облучения, инфекции, дефицит витамина В12, апластические анемии, иммунодефициты, аутоиммунные заболевания.
К этому состоянию приводят применение некоторых препаратов, воздействие облучения, инфекции, дефицит витамина В12, апластические анемии, иммунодефициты, аутоиммунные заболевания.

 Их главная функция — поглощение чужеродных клеток и представление их другим клеткам иммунной системы. Они также активируют продукцию цитокинов — белков, отвечающих за воспалительный ответ организма. В основном моноциты циркулируют в тканях, в крови их немного.
Их главная функция — поглощение чужеродных клеток и представление их другим клеткам иммунной системы. Они также активируют продукцию цитокинов — белков, отвечающих за воспалительный ответ организма. В основном моноциты циркулируют в тканях, в крови их немного.
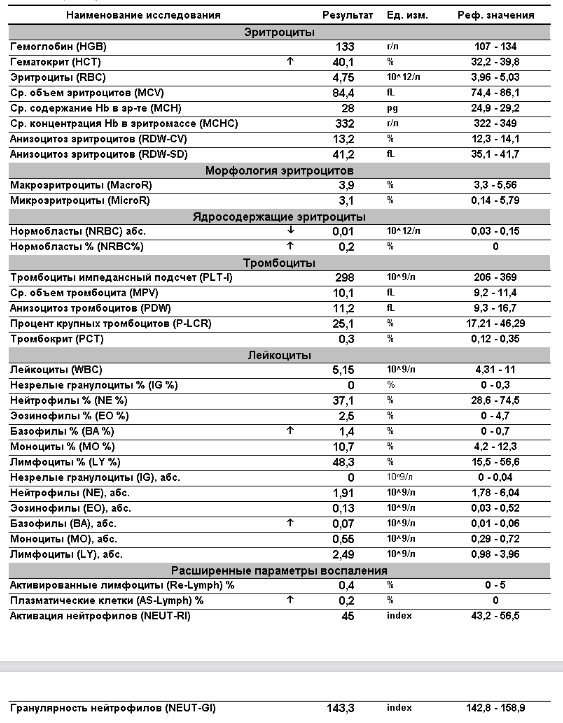
 Давайте разберемся, насколько полезным может быть это исследование.
Давайте разберемся, насколько полезным может быть это исследование.  Функции моноцитов совпадают с функциями нейтрофилов с тем лишь отличием, что фагоцитарная способность первых частиц выше, к тому же они не только устраняют вредные микроорганизмы, но и поглощают погибшие лейкоциты, очищая кровь, тем самым давая тканям возможность регенерировать. Лимфоциты способны распознавать и запоминать различные антигены, обеспечивая противовирусный и противоопухолевый иммунитет.
Функции моноцитов совпадают с функциями нейтрофилов с тем лишь отличием, что фагоцитарная способность первых частиц выше, к тому же они не только устраняют вредные микроорганизмы, но и поглощают погибшие лейкоциты, очищая кровь, тем самым давая тканям возможность регенерировать. Лимфоциты способны распознавать и запоминать различные антигены, обеспечивая противовирусный и противоопухолевый иммунитет. Одним из наиболее распространенных является лейкоцитарный индекс интоксикации, он служит для определения тяжести воспалительного процесса. Помимо него существуют индексы аллергизации, иммунореактивности и другие.
Одним из наиболее распространенных является лейкоцитарный индекс интоксикации, он служит для определения тяжести воспалительного процесса. Помимо него существуют индексы аллергизации, иммунореактивности и другие.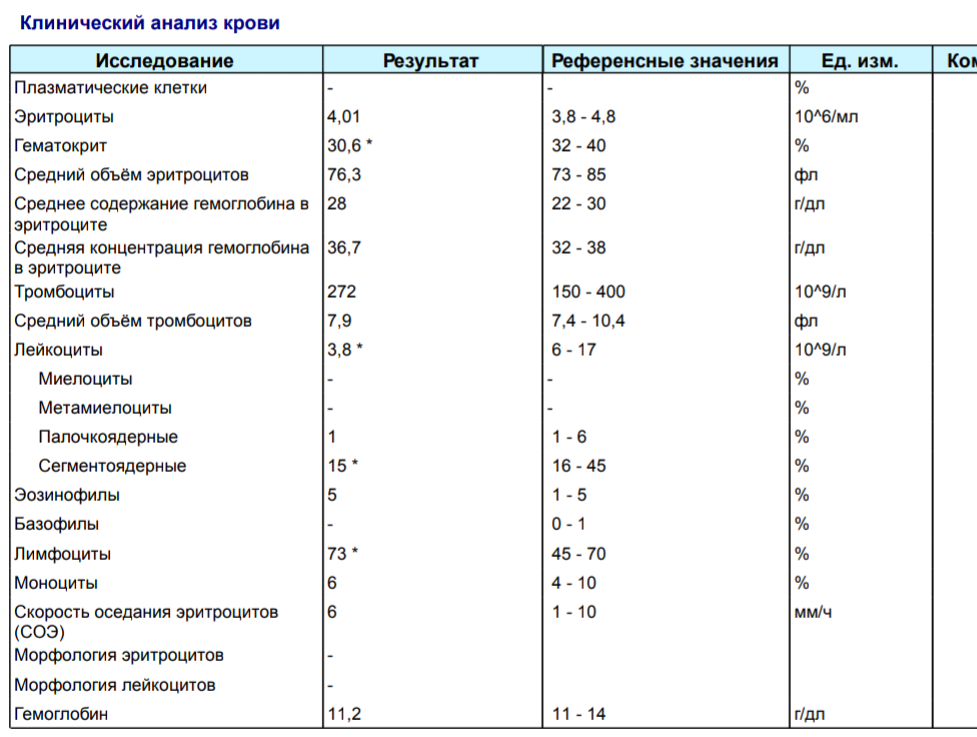
 Оценку полученных значений проводит лечащий врач.
Оценку полученных значений проводит лечащий врач.
 Этот эффект можно наблюдать при возникновении инфекционных болезней, в том числе и грибковых (например, кандидоз), ревматизме, повышении уровня глюкозы в крови при диабете, наличии раковых опухолей любой локализации, отравлениях свинцом или ртутью. Также большое количество нейтрофилов в крови наблюдается после тяжелых эмоциональных, физических, болевых нагрузок, а также под влиянием экстремально низких или высоких температур.
Этот эффект можно наблюдать при возникновении инфекционных болезней, в том числе и грибковых (например, кандидоз), ревматизме, повышении уровня глюкозы в крови при диабете, наличии раковых опухолей любой локализации, отравлениях свинцом или ртутью. Также большое количество нейтрофилов в крови наблюдается после тяжелых эмоциональных, физических, болевых нагрузок, а также под влиянием экстремально низких или высоких температур.
 Помимо этого концентрация белых кровяных телец данного типа возрастает при аллергических реакциях, язвенном колите, в результате гиперчувствительности к каким-либо пищевым продуктам, а также может указывать на наличие раковых опухолей в организме.
Помимо этого концентрация белых кровяных телец данного типа возрастает при аллергических реакциях, язвенном колите, в результате гиперчувствительности к каким-либо пищевым продуктам, а также может указывать на наличие раковых опухолей в организме.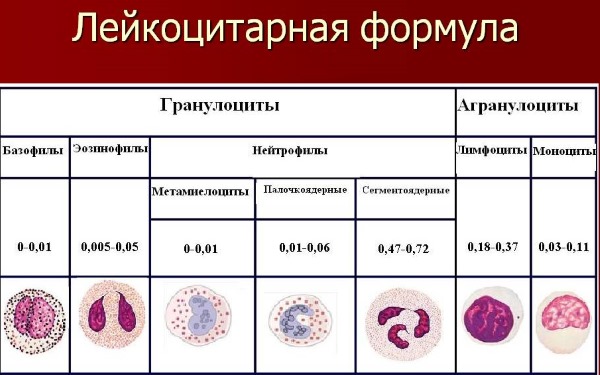 Кроме этого, увеличение количества частиц свойственно людям, подвергшимся влиянию рентгенологического излучения.
Кроме этого, увеличение количества частиц свойственно людям, подвергшимся влиянию рентгенологического излучения. Среди патологических причин присутствуют инфекционные заболевания и синдром Кушинга.
Среди патологических причин присутствуют инфекционные заболевания и синдром Кушинга. Как и большинство типов лейкоцитов, базофилы отвечают за борьбу с грибковыми или бактериальными инфекциями и вирусами.
Как и большинство типов лейкоцитов, базофилы отвечают за борьбу с грибковыми или бактериальными инфекциями и вирусами. Д.
Д. Это может быть вызвано гипотиреозом — состоянием, которое возникает, когда щитовидная железа не производит достаточного количества гормона щитовидной железы. Низкий уровень гормона щитовидной железы может вызвать замедление функций организма.
Это может быть вызвано гипотиреозом — состоянием, которое возникает, когда щитовидная железа не производит достаточного количества гормона щитовидной железы. Низкий уровень гормона щитовидной железы может вызвать замедление функций организма.
 Тем не менее, ученые считают, что их роль в организме гораздо шире. Базофилы играют роль в аллергических реакциях, воспалениях и аутоиммунных заболеваниях. Прочтите, чтобы узнать о них больше.
Тем не менее, ученые считают, что их роль в организме гораздо шире. Базофилы играют роль в аллергических реакциях, воспалениях и аутоиммунных заболеваниях. Прочтите, чтобы узнать о них больше. Когда базофилы активируются, они высвобождают свои гранулы [6].
Когда базофилы активируются, они высвобождают свои гранулы [6]. Поступая таким образом, вы и ваш лечащий врач можете получить подсказки, которые помогут определить возможные состояния или заболевания.
Поступая таким образом, вы и ваш лечащий врач можете получить подсказки, которые помогут определить возможные состояния или заболевания.
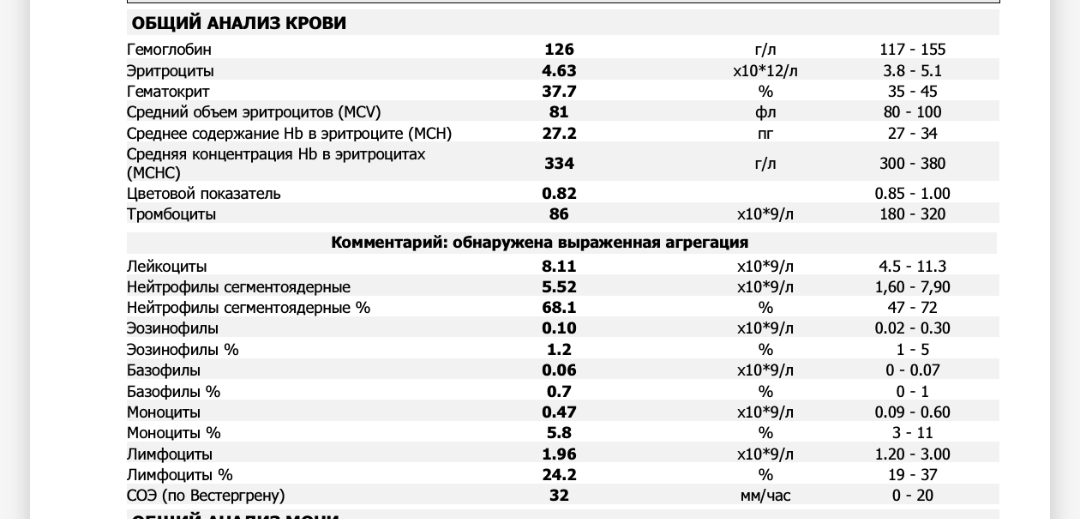 При реакции с аллергеном базофилы активируются, высвобождают свои гранулы и вызывают симптомы аллергии [1].
При реакции с аллергеном базофилы активируются, высвобождают свои гранулы и вызывают симптомы аллергии [1].
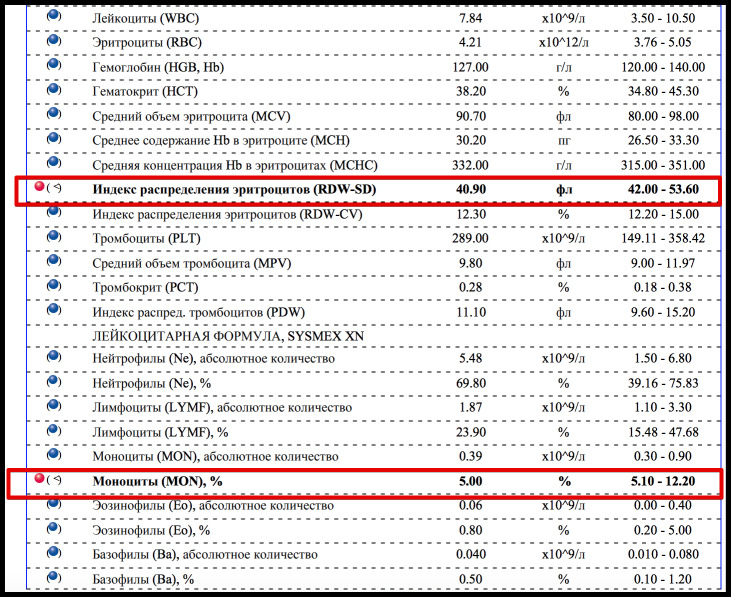 Эта миграция снижает их количество в крови [32, 30].
Эта миграция снижает их количество в крови [32, 30]. Базофилы мигрируют из крови в волдыри при крапивнице во время активности заболевания, вызывая базопению [35, 36, 32].
Базофилы мигрируют из крови в волдыри при крапивнице во время активности заболевания, вызывая базопению [35, 36, 32].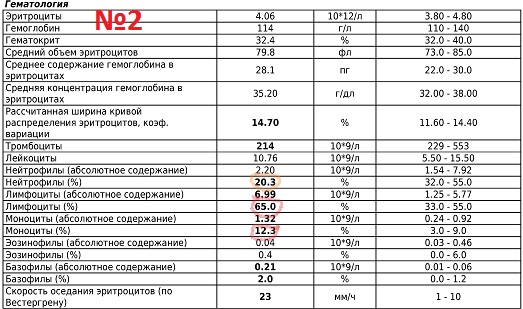 Авторы постулировали связь между воспалением и депрессией, хотя причинно-следственных выводов сделать нельзя. Необходимы исследования по-разному [41].
Авторы постулировали связь между воспалением и депрессией, хотя причинно-следственных выводов сделать нельзя. Необходимы исследования по-разному [41].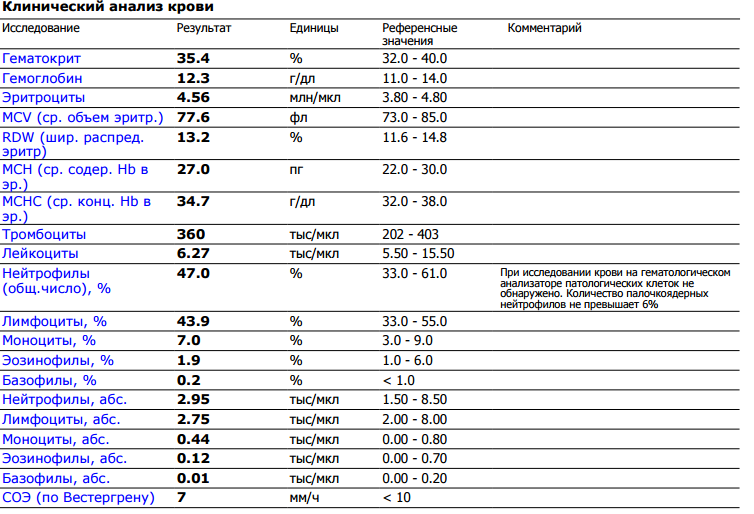 Ни одну из этих стратегий никогда не следует применять вместо того, что рекомендует или предписывает ваш врач.
Ни одну из этих стратегий никогда не следует применять вместо того, что рекомендует или предписывает ваш врач.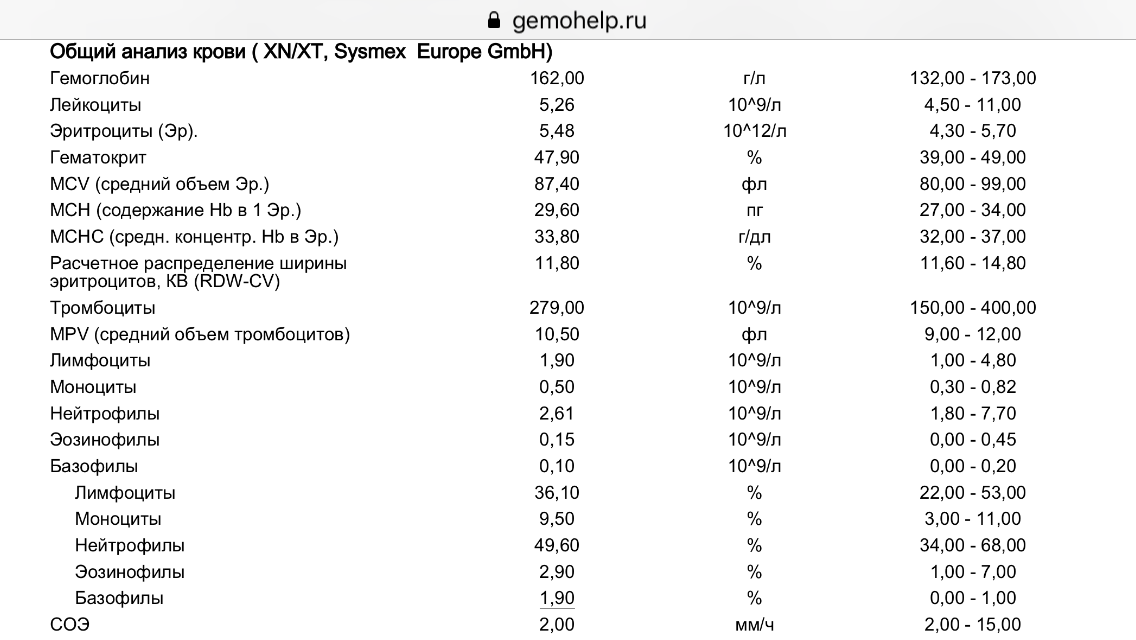 Это снижает высвобождение гистамина и продукцию аллергических цитокинов [47, 48].
Это снижает высвобождение гистамина и продукцию аллергических цитокинов [47, 48]. SelfDecode может помочь вам понять свои гены.
SelfDecode может помочь вам понять свои гены. Это следствие экспрессии рецепторов на их поверхности и их арсенала мощных иммунологически активных медиаторов, которые высвобождаются при активации. Эти медиаторы могут быть либо предварительно сформированы (например, гистамин, протеазы, цитотоксические белки) и высвобождены в течение от секунд до минут после активации, либо синтезированы de novo (например, метаболиты арахидоновой кислоты, хемокины, цитокины) и высвобождены от нескольких минут до нескольких часов или дней после активация. Хотя зрелые тучные клетки не встречаются в крови, эозинофилы циркулируют как в крови (обычно менее 5% лейкоцитов), так и в кроветворных и лимфатических органах, таких как костный мозг, селезенка, лимфатические узлы и тимус.Базофилы обнаруживаются в крови только у здоровых людей (обычно менее 1% лейкоцитов), но известно, что они быстро рекрутируются в воспаленные ткани, где они могут достигать высокой плотности (например, реакция Джонса-Моута, иммунитет против клещей) и играть неизбыточные роли.
Это следствие экспрессии рецепторов на их поверхности и их арсенала мощных иммунологически активных медиаторов, которые высвобождаются при активации. Эти медиаторы могут быть либо предварительно сформированы (например, гистамин, протеазы, цитотоксические белки) и высвобождены в течение от секунд до минут после активации, либо синтезированы de novo (например, метаболиты арахидоновой кислоты, хемокины, цитокины) и высвобождены от нескольких минут до нескольких часов или дней после активация. Хотя зрелые тучные клетки не встречаются в крови, эозинофилы циркулируют как в крови (обычно менее 5% лейкоцитов), так и в кроветворных и лимфатических органах, таких как костный мозг, селезенка, лимфатические узлы и тимус.Базофилы обнаруживаются в крови только у здоровых людей (обычно менее 1% лейкоцитов), но известно, что они быстро рекрутируются в воспаленные ткани, где они могут достигать высокой плотности (например, реакция Джонса-Моута, иммунитет против клещей) и играть неизбыточные роли. Тучные клетки находятся в васкуляризированных тканях по всему телу и особенно заметны в тканях, взаимодействующих с внешней средой.
Тучные клетки находятся в васкуляризированных тканях по всему телу и особенно заметны в тканях, взаимодействующих с внешней средой.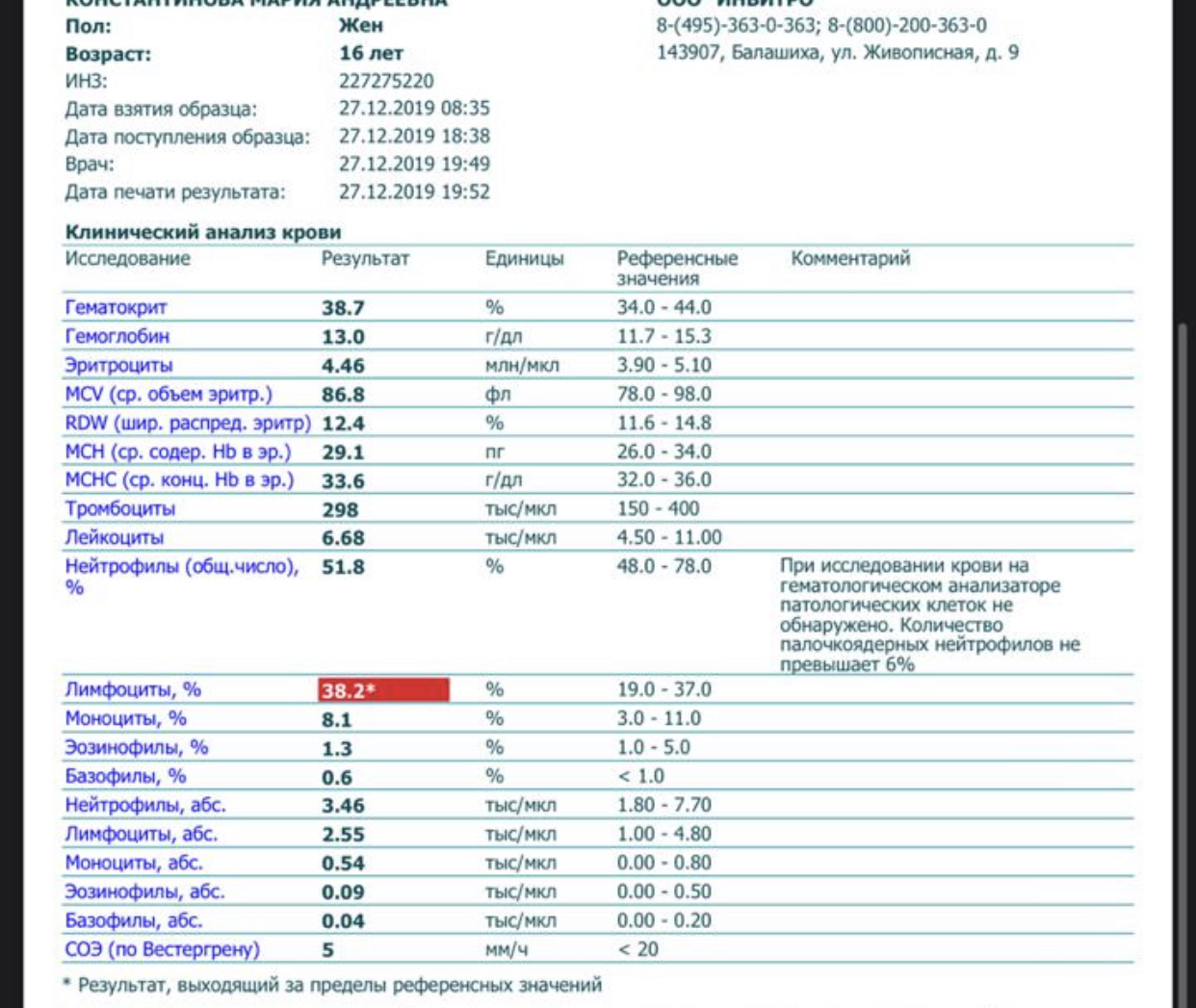 Тучные клетки также связаны с множеством других состояний, таких как астма, лекарственные реакции, анафилаксия, мастоцитоз, крапивница. Гораздо менее оценена и понятна их возможная вспомогательная роль в ожирении, атеросклерозе, росте и развитии опухолей.
Тучные клетки также связаны с множеством других состояний, таких как астма, лекарственные реакции, анафилаксия, мастоцитоз, крапивница. Гораздо менее оценена и понятна их возможная вспомогательная роль в ожирении, атеросклерозе, росте и развитии опухолей. Следовательно, методы лечения, снижающие количество эозинофилов, обычно эффективны при аллергических заболеваниях. Более того, было показано, что количество эозинофилов в мокроте предсказывает успех антиэозинофильной терапии у пациентов с астмой. Однако точная роль эозинофилов в патогенезе эозинофильных заболеваний остается неясной и в настоящее время является предметом интенсивных исследований.
Следовательно, методы лечения, снижающие количество эозинофилов, обычно эффективны при аллергических заболеваниях. Более того, было показано, что количество эозинофилов в мокроте предсказывает успех антиэозинофильной терапии у пациентов с астмой. Однако точная роль эозинофилов в патогенезе эозинофильных заболеваний остается неясной и в настоящее время является предметом интенсивных исследований. Тем не менее, некоторые вопросы все еще остаются относительно актуальности этих моделей для иммунобиологии базофилов человека.
Тем не менее, некоторые вопросы все еще остаются относительно актуальности этих моделей для иммунобиологии базофилов человека.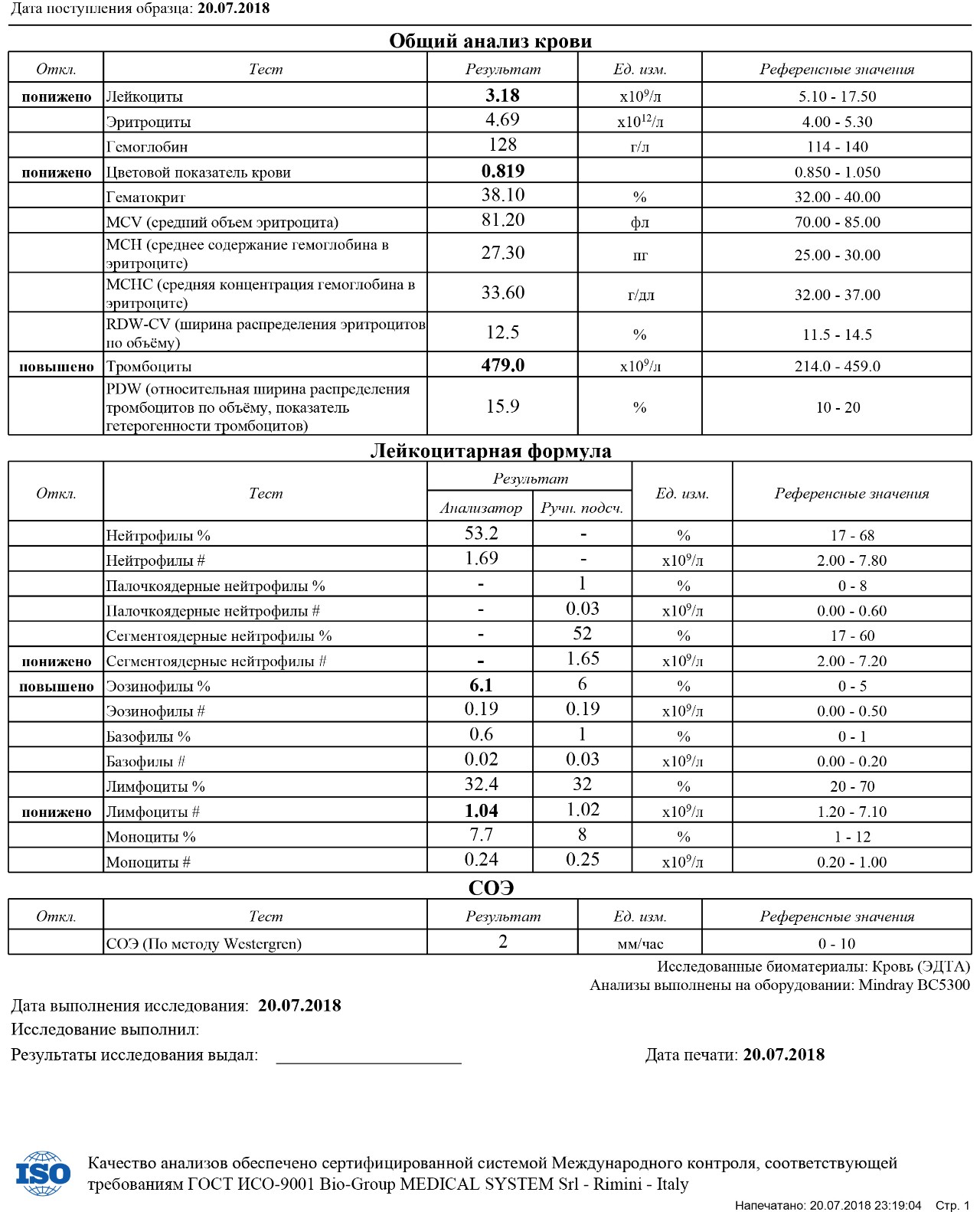
 Первыми прибывают нейтрофилы, затем моноциты и лимфоциты. Как описано Вернером и Гроузом [48], они продуцируют широкий спектр протеиназ и активных форм кислорода (АФК) в качестве защиты от загрязняющих микроорганизмов, и они участвуют в фагоцитозе клеточного мусора [49]. Воспалительные клетки также являются важным источником факторов роста и цитокинов, которые запускают пролиферативную фазу заживления ран. Высвобождаемые факторы роста стимулируют дальнейший приток лейкоцитов, фибробластов и клеток, участвующих в ангиогенезе (формировании новых кровеносных сосудов).Активность лимфоцитов следует аналогичной последующей схеме [50]. В отличие от тромбоцитов, макрофаги продолжают секретировать факторы роста для привлечения фибробластов, что приводит к следующей фазе заживления ран.
Первыми прибывают нейтрофилы, затем моноциты и лимфоциты. Как описано Вернером и Гроузом [48], они продуцируют широкий спектр протеиназ и активных форм кислорода (АФК) в качестве защиты от загрязняющих микроорганизмов, и они участвуют в фагоцитозе клеточного мусора [49]. Воспалительные клетки также являются важным источником факторов роста и цитокинов, которые запускают пролиферативную фазу заживления ран. Высвобождаемые факторы роста стимулируют дальнейший приток лейкоцитов, фибробластов и клеток, участвующих в ангиогенезе (формировании новых кровеносных сосудов).Активность лимфоцитов следует аналогичной последующей схеме [50]. В отличие от тромбоцитов, макрофаги продолжают секретировать факторы роста для привлечения фибробластов, что приводит к следующей фазе заживления ран. Тромбоциты, состоящие из α-гранул, содержат определенные факторы роста. Фактор тромбоцитов 4, который представляет собой гепарин-связывающий хемокин, содержит белки свертывания, такие как тромбоспондин, фибронектин и фактор фон Виллебранда, а также плотные гранулы, которые содержат аденозиндифосфат (АДФ), аденозинтрифосфат (АТФ), ионизированный кальций (который является необходим для нескольких стадий каскада свертывания), гистамина и серотонина [52].
Тромбоциты, состоящие из α-гранул, содержат определенные факторы роста. Фактор тромбоцитов 4, который представляет собой гепарин-связывающий хемокин, содержит белки свертывания, такие как тромбоспондин, фибронектин и фактор фон Виллебранда, а также плотные гранулы, которые содержат аденозиндифосфат (АДФ), аденозинтрифосфат (АТФ), ионизированный кальций (который является необходим для нескольких стадий каскада свертывания), гистамина и серотонина [52]. продемонстрировали, что использование обработанных тромбином тромбоцитов значительно увеличивает скорость заживления роговицы кролика и что заживление мягких тканей напрямую коррелирует с ангиогенезом [56]. Другие роли тромбоцитов включают хранение многих факторов роста, участвующих в заживлении ран, включая фактор роста тромбоцитов (PDGF) и TGF-β [57,58].
продемонстрировали, что использование обработанных тромбином тромбоцитов значительно увеличивает скорость заживления роговицы кролика и что заживление мягких тканей напрямую коррелирует с ангиогенезом [56]. Другие роли тромбоцитов включают хранение многих факторов роста, участвующих в заживлении ран, включая фактор роста тромбоцитов (PDGF) и TGF-β [57,58].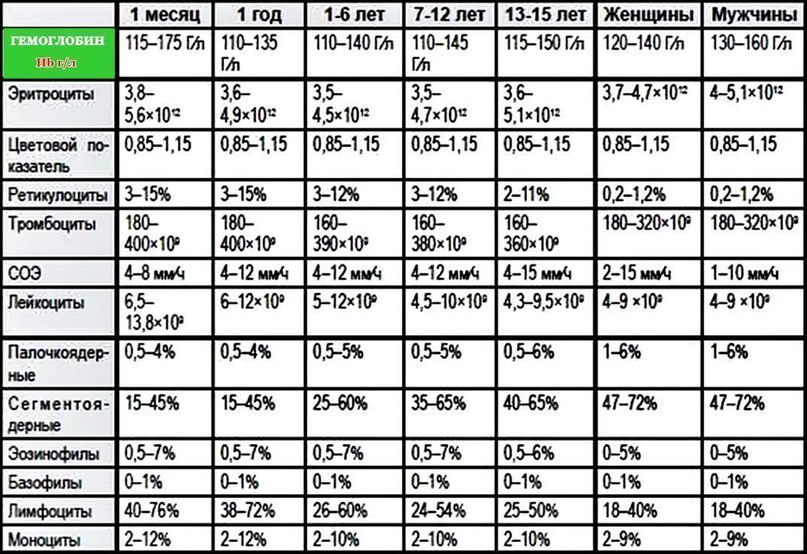
 Эта группа участвует как в функции врожденной, так и в адаптивной иммунной системе.
Эта группа участвует как в функции врожденной, так и в адаптивной иммунной системе.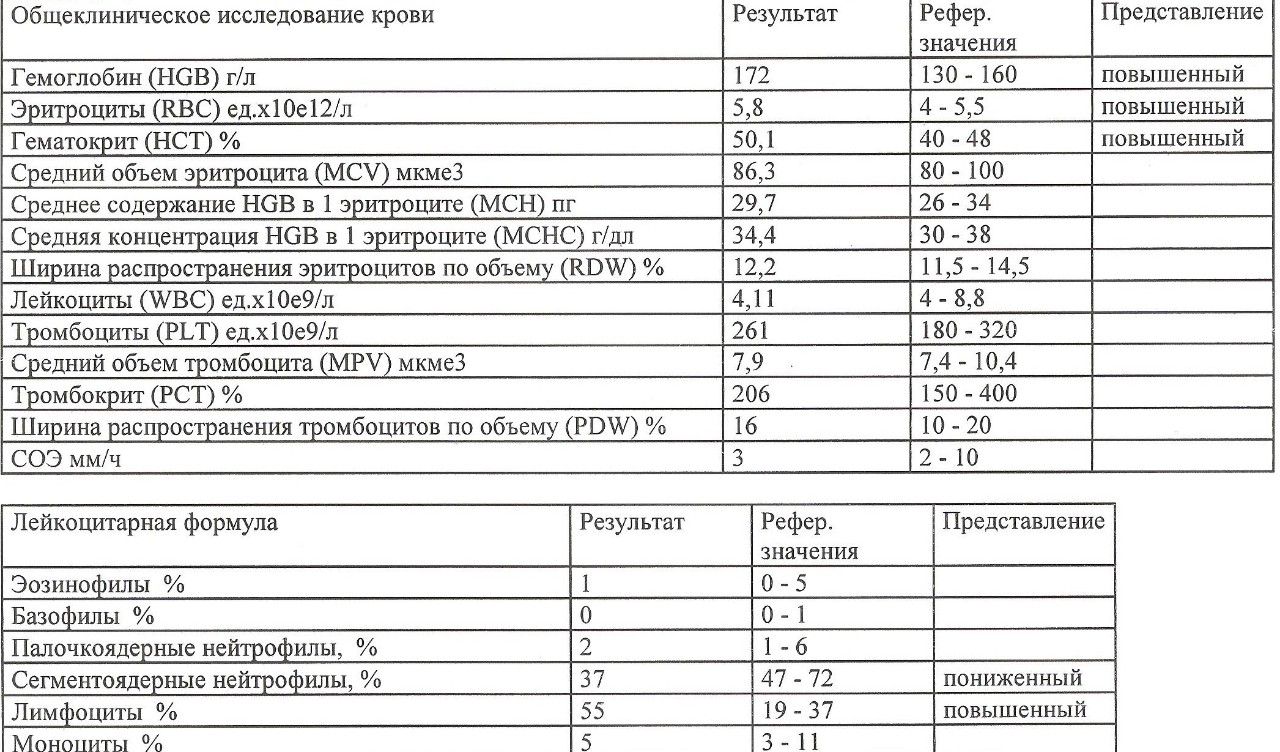 Основной отличительной чертой является наличие гранул; белые кровяные тельца часто характеризуются как гранулоциты или агранулоциты.
Основной отличительной чертой является наличие гранул; белые кровяные тельца часто характеризуются как гранулоциты или агранулоциты.
 Лейкоциты MN содержат лизосомы, небольшие пузырьки, содержащие пищеварительные ферменты, которые расщепляют инородное вещество, которое эндоцитируется клеткой во время фагоцитоза. Ячейки включают:
Лейкоциты MN содержат лизосомы, небольшие пузырьки, содержащие пищеварительные ферменты, которые расщепляют инородное вещество, которое эндоцитируется клеткой во время фагоцитоза. Ячейки включают: Моноциты и их потомство содержат толл-подобные рецепторы и гранулы.
Моноциты и их потомство содержат толл-подобные рецепторы и гранулы.
 Он представляет чужеродные антигены на молекулах MHC II лимфоцитам. Часть врожденной иммунной системы.
Он представляет чужеродные антигены на молекулах MHC II лимфоцитам. Часть врожденной иммунной системы.
 Они вызывают расширение сосудов, увеличивают проницаемость сосудов и способствуют перемещению нейтрофилов к месту воспаления.
Они вызывают расширение сосудов, увеличивают проницаемость сосудов и способствуют перемещению нейтрофилов к месту воспаления. К адаптивным иммунным функциям лейкоцитов относятся:
К адаптивным иммунным функциям лейкоцитов относятся: После презентации антигена создаются В- и Т-клетки памяти. Они быстро производят новые Т-клетки или антитела, если тот же патоген будет обнаружен в будущем. Это предотвращает повторное заражение организма этим патогеном.
После презентации антигена создаются В- и Т-клетки памяти. Они быстро производят новые Т-клетки или антитела, если тот же патоген будет обнаружен в будущем. Это предотвращает повторное заражение организма этим патогеном.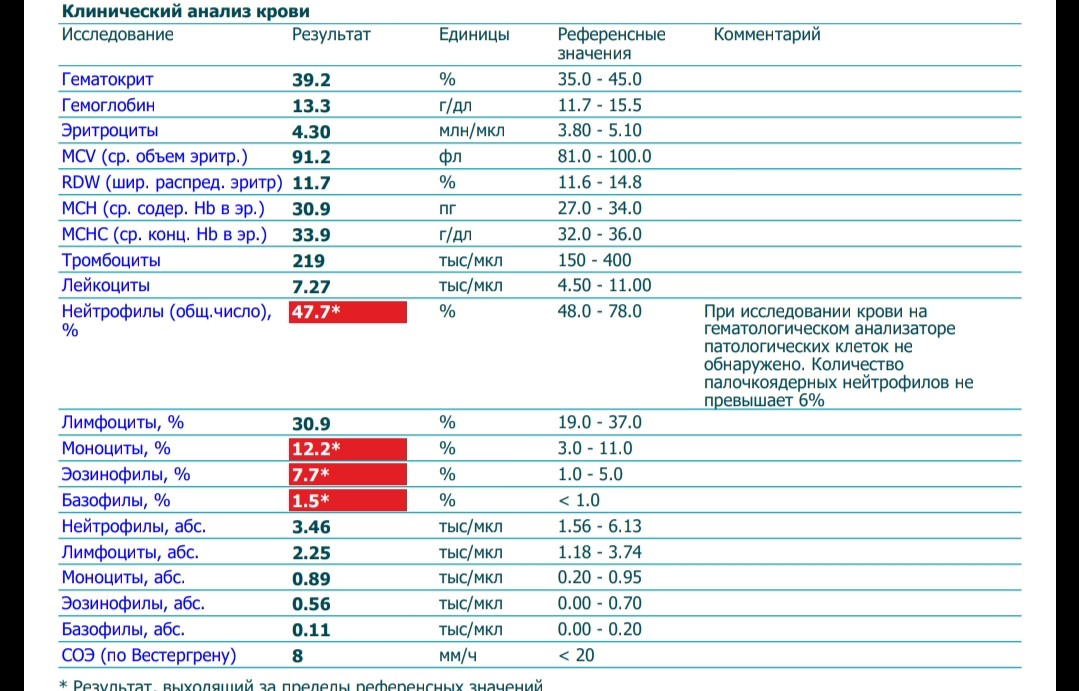
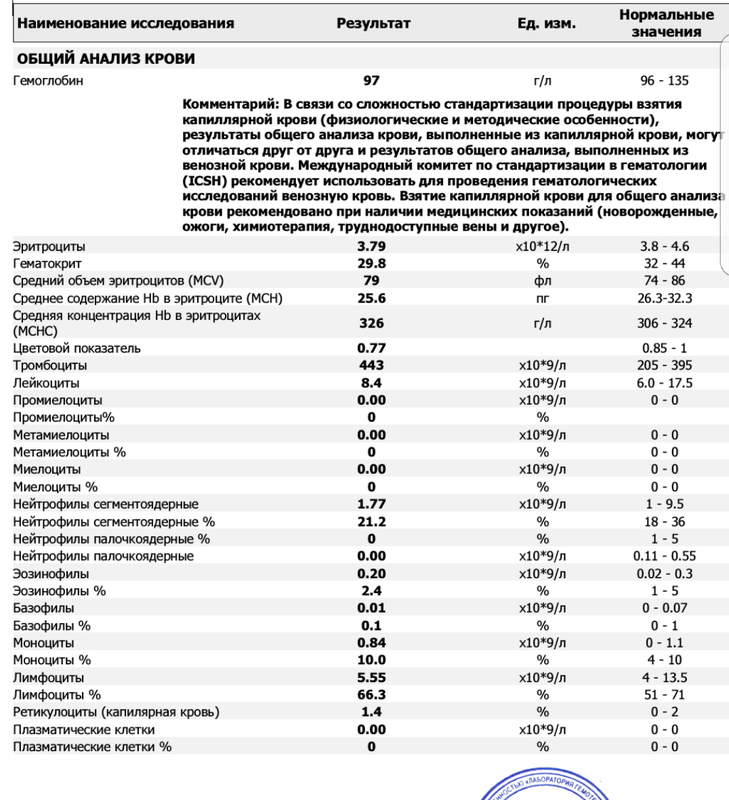 У здорового взрослого человека ежедневно вырабатывается примерно 10 11 –10 12 новых клеток крови для поддержания равновесного уровня в периферическом кровообращении.
У здорового взрослого человека ежедневно вырабатывается примерно 10 11 –10 12 новых клеток крови для поддержания равновесного уровня в периферическом кровообращении.
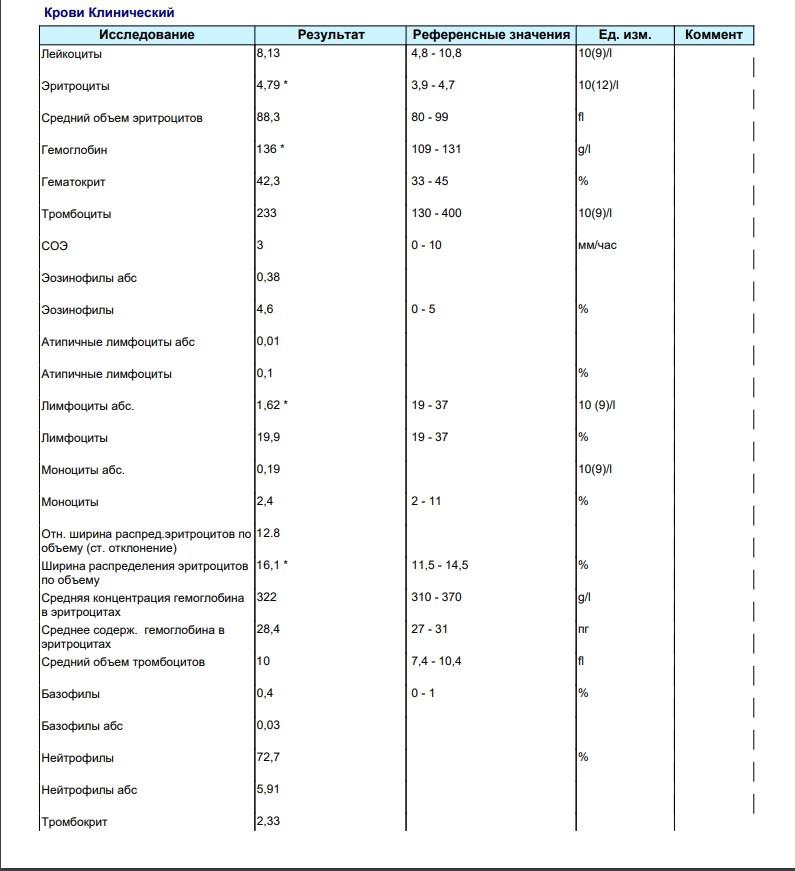 Однако большая часть кровоснабжения поступает от матери через плаценту. По мере развития кроветворение происходит прежде всего в селезенке, печени и лимфатических узлах.
Однако большая часть кровоснабжения поступает от матери через плаценту. По мере развития кроветворение происходит прежде всего в селезенке, печени и лимфатических узлах. Следовательно, в процессе развития печень увеличивается по сравнению с ее зрелыми пропорциями.
Следовательно, в процессе развития печень увеличивается по сравнению с ее зрелыми пропорциями.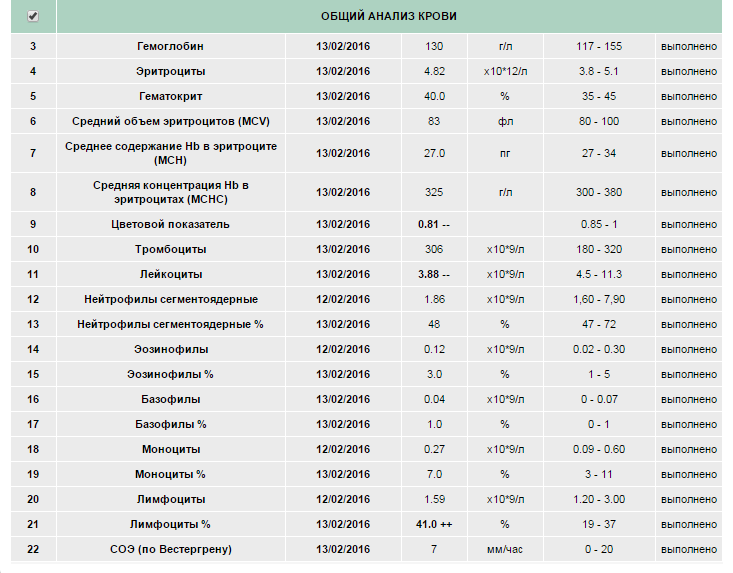 Менее зрелые нейтрофилы — те, которые недавно были выделены из
костный мозг в кровоток — известны как «полосы» или «колющие».
Удар — это немецкий термин, обозначающий удочку.
Менее зрелые нейтрофилы — те, которые недавно были выделены из
костный мозг в кровоток — известны как «полосы» или «колющие».
Удар — это немецкий термин, обозначающий удочку.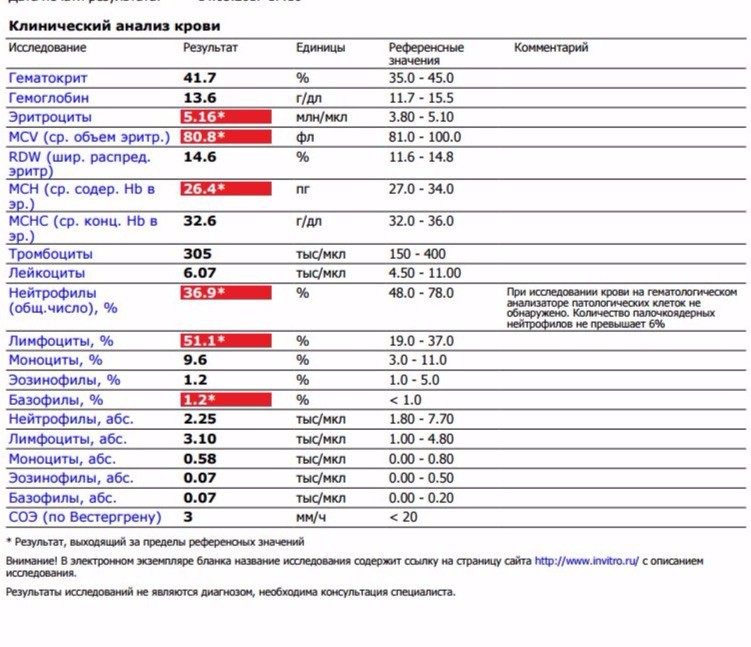 наличие зрелых нейтрофилов и увеличение количества уколов или полосатых клеток до 10% ».
Этот отчет типичен для «сдвига влево» и будет принят
во внимание наряду с историей и физическими данными, чтобы определить, как
будет лечить аппендицит пациента.
наличие зрелых нейтрофилов и увеличение количества уколов или полосатых клеток до 10% ».
Этот отчет типичен для «сдвига влево» и будет принят
во внимание наряду с историей и физическими данными, чтобы определить, как
будет лечить аппендицит пациента.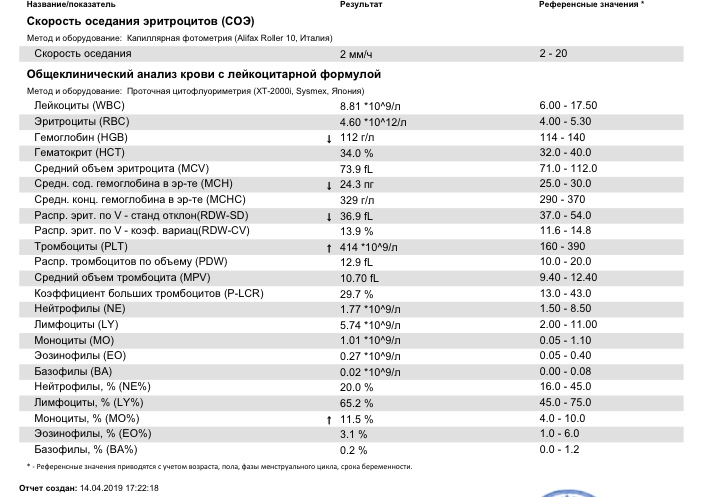 Распространенная инфекция также может истощить
в костном мозге нейтрофилов и продуцируют нейтропению. Многие противоопухолевые
лекарства, используемые для лечения рака, вызывают угнетение костного мозга и могут значительно
снизить количество нейтрофилов.Типы лекарств, которые могут вызывать нейтропению, включают:
некоторые антибиотики, психотропный препарат литий, фенотиазины и трициклические
антидепрессанты.
Распространенная инфекция также может истощить
в костном мозге нейтрофилов и продуцируют нейтропению. Многие противоопухолевые
лекарства, используемые для лечения рака, вызывают угнетение костного мозга и могут значительно
снизить количество нейтрофилов.Типы лекарств, которые могут вызывать нейтропению, включают:
некоторые антибиотики, психотропный препарат литий, фенотиазины и трициклические
антидепрессанты.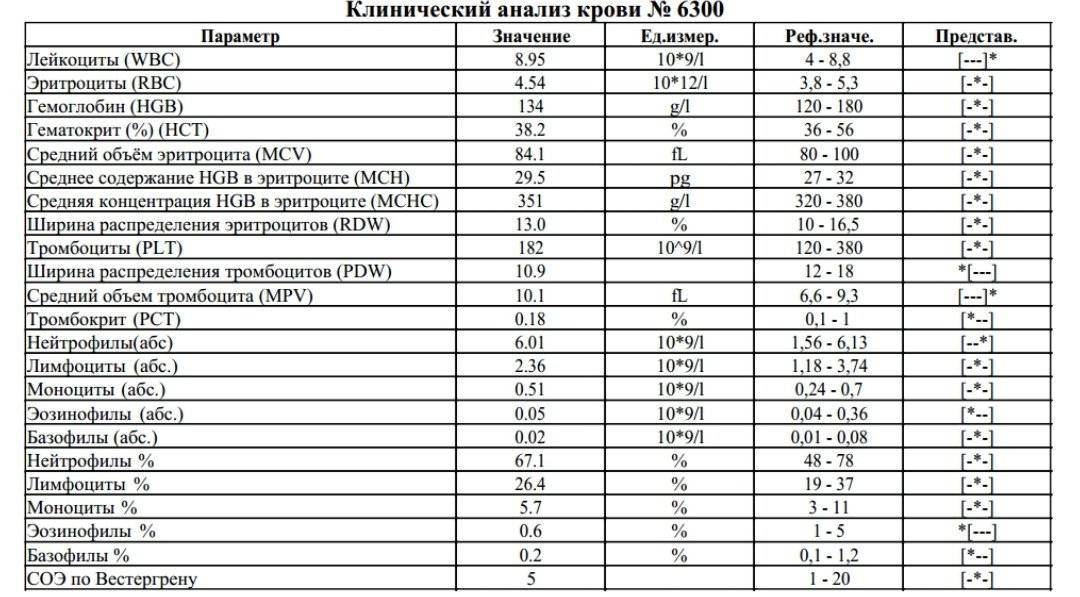 Базофилы являются фагоцитами и содержат гепарин,
гистамины и серотонин. Базофилы тканей также называют тучными клетками.»
Подобно базофилам крови, они производят и хранят гепарин, гистамин и серотонин.
Подсчет базофилов используется для анализа аллергических реакций. Изменение в кости
функция костного мозга, такая как лейкемия или болезнь Ходжкина, может вызвать увеличение
в базофилах. Кортикостероидные препараты, аллергические реакции и острые инфекции
может вызвать уменьшение количества небольших базофилов в организме.
Базофилы являются фагоцитами и содержат гепарин,
гистамины и серотонин. Базофилы тканей также называют тучными клетками.»
Подобно базофилам крови, они производят и хранят гепарин, гистамин и серотонин.
Подсчет базофилов используется для анализа аллергических реакций. Изменение в кости
функция костного мозга, такая как лейкемия или болезнь Ходжкина, может вызвать увеличение
в базофилах. Кортикостероидные препараты, аллергические реакции и острые инфекции
может вызвать уменьшение количества небольших базофилов в организме. Т-клетки — главные иммунные клетки
тела, состоящего из клеток-помощников Т-4, клеток-киллеров, цитотоксических клеток,
и клетки-супрессоры Т-8.Большинство лимфоцитов, циркулирующих в
кровь — это Т-лимфоциты, а не В-лимфоциты. Чтобы помочь диагностировать иммунитет
системные недостатки, такие как СПИД, лаборатория проводит специализированные тесты Т-лимфоцитов.
В WBC Т- и В-лимфоциты сообщаются вместе. У взрослых
лимфоциты являются вторым по распространенности типом лейкоцитов после нейтрофилов. В молодом
у детей до 8 лет лимфоциты встречаются чаще, чем нейтрофилы.
Т-клетки — главные иммунные клетки
тела, состоящего из клеток-помощников Т-4, клеток-киллеров, цитотоксических клеток,
и клетки-супрессоры Т-8.Большинство лимфоцитов, циркулирующих в
кровь — это Т-лимфоциты, а не В-лимфоциты. Чтобы помочь диагностировать иммунитет
системные недостатки, такие как СПИД, лаборатория проводит специализированные тесты Т-лимфоцитов.
В WBC Т- и В-лимфоциты сообщаются вместе. У взрослых
лимфоциты являются вторым по распространенности типом лейкоцитов после нейтрофилов. В молодом
у детей до 8 лет лимфоциты встречаются чаще, чем нейтрофилы.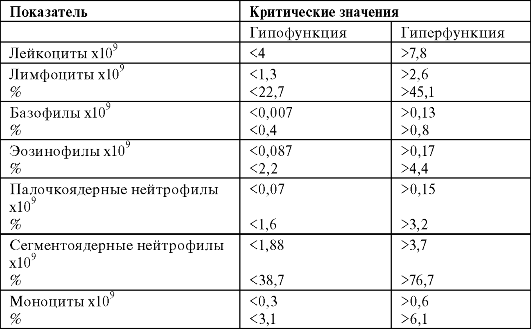 Кортикостероиды
и другие иммунодепрессанты также вызывают лимфопению.Уменьшение лимфоцитов
число менее 500 ставит пациента в группу очень высокого риска инфицирования, особенно
вирусные инфекции. Важно при низком уровне лимфоцитов реализовать
меры по защите пациента от заражения.
Кортикостероиды
и другие иммунодепрессанты также вызывают лимфопению.Уменьшение лимфоцитов
число менее 500 ставит пациента в группу очень высокого риска инфицирования, особенно
вирусные инфекции. Важно при низком уровне лимфоцитов реализовать
меры по защите пациента от заражения.
 Если уровень базофилов низкий, при определенных обстоятельствах (например, при гельминтозах) организму может потребоваться больше времени, чтобы отреагировать на инфекции. В этих условиях пациенты более подвержены риску более серьезных осложнений и в редких случаях смерти.
Если уровень базофилов низкий, при определенных обстоятельствах (например, при гельминтозах) организму может потребоваться больше времени, чтобы отреагировать на инфекции. В этих условиях пациенты более подвержены риску более серьезных осложнений и в редких случаях смерти.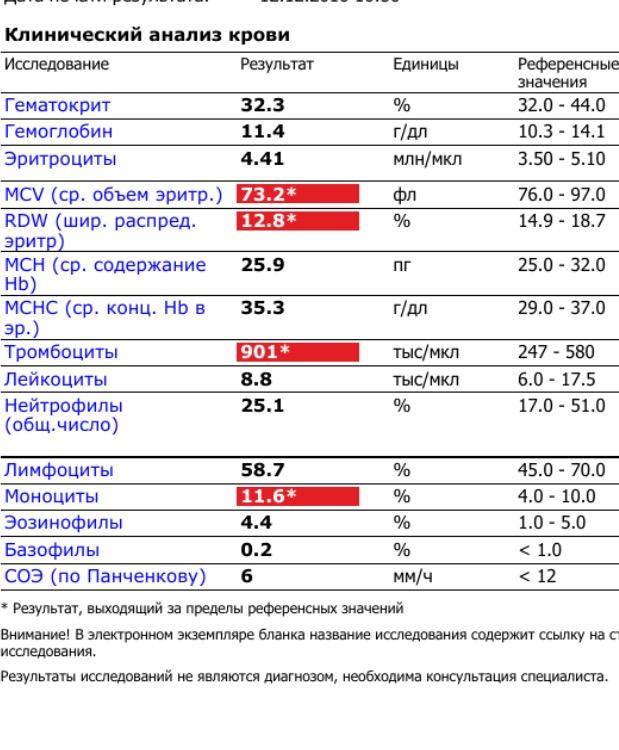 Развитие будет продолжаться в качестве предшественников предбазофилов / тучных клеток в костном мозге или селезенке.Зрелые базофилы попадают в кровоток, где ожидают стимуляции от какого-либо источника, часто от аллергена. Они также могут быть активированы иммуноглобулином, цитокинами или другими факторами роста, или бактериями или бактериальными субчастицами, особенно в отношении паразитов, вирусов или упомянутых аллергенов.
Развитие будет продолжаться в качестве предшественников предбазофилов / тучных клеток в костном мозге или селезенке.Зрелые базофилы попадают в кровоток, где ожидают стимуляции от какого-либо источника, часто от аллергена. Они также могут быть активированы иммуноглобулином, цитокинами или другими факторами роста, или бактериями или бактериальными субчастицами, особенно в отношении паразитов, вирусов или упомянутых аллергенов. Эти результаты подтверждаются исследованиями, которые показывают, что истощение базофилов нарушает отталкивание паразитов.
Эти результаты подтверждаются исследованиями, которые показывают, что истощение базофилов нарушает отталкивание паразитов.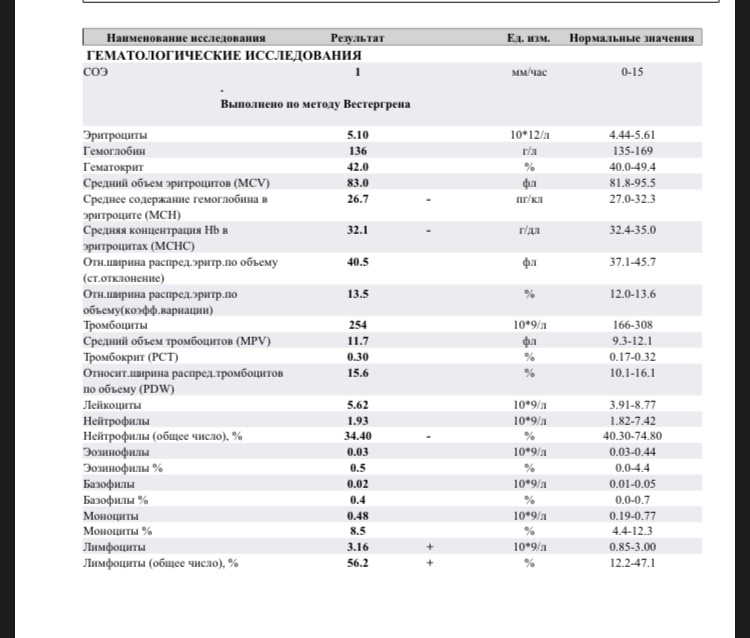 В этом случае терапевтическое преимущество имеет повышенный уровень базофилов.
В этом случае терапевтическое преимущество имеет повышенный уровень базофилов. Модель предполагает, что IgE анти-дцДНК / дцДНК, связанные с базофильными рецепторами, вызывают активацию, особенно в лимфоидной ткани и органах. Эти активированные базофилы продуцируют IL-4, который усиливает продукцию аутоантител, что приводит к возникновению цикла болезни.
Модель предполагает, что IgE анти-дцДНК / дцДНК, связанные с базофильными рецепторами, вызывают активацию, особенно в лимфоидной ткани и органах. Эти активированные базофилы продуцируют IL-4, который усиливает продукцию аутоантител, что приводит к возникновению цикла болезни.









































 0
Комментарии: 0Публикации: 7Регистрация: 23-04-2018
0
Комментарии: 0Публикации: 7Регистрация: 23-04-2018






















 Тесто для домашних пельменей приготовить можно разными способами. Рецепты пельменного теста разнообразны и готовят его на самых разных продуктах: вода, сметана, молоко, минералка, кефир и сыворотка.Замороженные пельмени – это достаточно популярный полуфабрикат, продающийся на прилавках любого, даже самого небольшого, магазинчика. Однако состав, да и качество этого продукта часто сомнительные. Поэтому искусством лепки домашних пельмешек должна владеть каждая
Тесто для домашних пельменей приготовить можно разными способами. Рецепты пельменного теста разнообразны и готовят его на самых разных продуктах: вода, сметана, молоко, минералка, кефир и сыворотка.Замороженные пельмени – это достаточно популярный полуфабрикат, продающийся на прилавках любого, даже самого небольшого, магазинчика. Однако состав, да и качество этого продукта часто сомнительные. Поэтому искусством лепки домашних пельмешек должна владеть каждая


















 Все компоненты должны быть одной температуры, так они лучше «подружатся» и соединятся. Взбить яйца, сколько возможно в плотную пену электро-миксером или обычным венчиком, понемножку подсыпая сахарный песок.
Все компоненты должны быть одной температуры, так они лучше «подружатся» и соединятся. Взбить яйца, сколько возможно в плотную пену электро-миксером или обычным венчиком, понемножку подсыпая сахарный песок. Я дно выстилаю пергаментом для выпечки, а бортики не смазываю. У меня форма с антипригарным покрытием 24 см в диаметре. На середину формы выкладывать ложкой тесто. Я кладу по 2 ст. ложки светлого теста (без какао),
Я дно выстилаю пергаментом для выпечки, а бортики не смазываю. У меня форма с антипригарным покрытием 24 см в диаметре. На середину формы выкладывать ложкой тесто. Я кладу по 2 ст. ложки светлого теста (без какао), Если хотите более четкие полосы, тогда лучше класть по две-три столовые ложки и получится настоящий пирог Зебра.
Если хотите более четкие полосы, тогда лучше класть по две-три столовые ложки и получится настоящий пирог Зебра. Кто-то посыпает сахарной пудрой, а кто-то грецкими орешками.
Кто-то посыпает сахарной пудрой, а кто-то грецкими орешками. л.
л.
 В одну часть добавьте 3 ст.л. какао, в другую 2 столовых ложки муки.
В одну часть добавьте 3 ст.л. какао, в другую 2 столовых ложки муки. 


 Как видно, испечь пирог «Зебра» на сметане не составляет никакого труда. Гораздо сложнее будет удержаться от того, чтобы не умять его в один присест, потому что это пирог из детства, и только от одного его вида и аромата на душе становится легко, тепло и уютно. А его изумительный вкус удовлетворит даже самых требовательных гурманов. Это полосатое лакомство завоевало сердца многих любителей вкусной домашней выпечки.
Как видно, испечь пирог «Зебра» на сметане не составляет никакого труда. Гораздо сложнее будет удержаться от того, чтобы не умять его в один присест, потому что это пирог из детства, и только от одного его вида и аромата на душе становится легко, тепло и уютно. А его изумительный вкус удовлетворит даже самых требовательных гурманов. Это полосатое лакомство завоевало сердца многих любителей вкусной домашней выпечки.

 Оно не должно быть жидким, но и особо густым делать его тоже не стоит. Муку необходимо просеять в миску и старательно размешать.
Оно не должно быть жидким, но и особо густым делать его тоже не стоит. Муку необходимо просеять в миску и старательно размешать. ложки темного. Далее снова чередовать светлую и темную массу.
ложки темного. Далее снова чередовать светлую и темную массу. Если же зубочистка влажная, то отправьте его обратно в духовку, еще минут на 5.
Если же зубочистка влажная, то отправьте его обратно в духовку, еще минут на 5.
 Вкусный пирог готов.
Вкусный пирог готов. Вот наш крем.
Вот наш крем. Чтобы добиться нужного эффекта в форму поочередно выливают жидкое светлое и коричневое тесто, благодаря чему на срезе торта виден причудливый и одновременно красивый мраморный рисунок.
Чтобы добиться нужного эффекта в форму поочередно выливают жидкое светлое и коричневое тесто, благодаря чему на срезе торта виден причудливый и одновременно красивый мраморный рисунок.




 Затем выложить слой творожной начинки.
Затем выложить слой творожной начинки.

 Лучше всего – домашнюю. Ингредиенты тщательно смешиваются до получения однородного, гомогенного крема. Аккуратно, красиво смазать им коржи.
Лучше всего – домашнюю. Ингредиенты тщательно смешиваются до получения однородного, гомогенного крема. Аккуратно, красиво смазать им коржи.

 Сверху украсить охлажденным в холодильнике сгущенным молоком, нарисовав вот такую паутинку. Или же можно придумать другой рисунок.
Сверху украсить охлажденным в холодильнике сгущенным молоком, нарисовав вот такую паутинку. Или же можно придумать другой рисунок.
 В одну из них добавляю отложенную муку, а в другую — какао-порошок. Перемешиваю. Для каждого цвета использую отдельные ложки.
В одну из них добавляю отложенную муку, а в другую — какао-порошок. Перемешиваю. Для каждого цвета использую отдельные ложки.


 Наливаем его в центр подготовленной формы. Затем зачерпываем другой цвет, и выливаем сверху.
Наливаем его в центр подготовленной формы. Затем зачерпываем другой цвет, и выливаем сверху.
 Застывшая помадка — свидетельство того, что десерт готов.
Застывшая помадка — свидетельство того, что десерт готов.
 ru
ru
 Охлаждаем.
Охлаждаем. Этот торт «из супермаркета» чаще всего бывает сухим, а вкус шоколада можно спутать с коричневым пищевым красителем. Те, кто лучше справлялся с получением более стойкого шоколадного вкуса, столкнулись с проблемами текстуры. Между ванильной и шоколадной порциями просто не было гармонии.
Этот торт «из супермаркета» чаще всего бывает сухим, а вкус шоколада можно спутать с коричневым пищевым красителем. Те, кто лучше справлялся с получением более стойкого шоколадного вкуса, столкнулись с проблемами текстуры. Между ванильной и шоколадной порциями просто не было гармонии.

 Вылейте его поверх торта или прямо в рот, и вы почувствуете, что попали в шоколадный рай. Это самая вкусная глазурь из молочного шоколада, которую я когда-либо пробовал.
Вылейте его поверх торта или прямо в рот, и вы почувствуете, что попали в шоколадный рай. Это самая вкусная глазурь из молочного шоколада, которую я когда-либо пробовал. Затем вы добавляете сахар.
Затем вы добавляете сахар. Не то чтобы брауни — это плохо, но мне просто не понравилось, насколько иначе он ощущался на языке по сравнению с порцией ванильного торта. Когда я попробовал просто добавить немного какао-порошка в тесто, как того требуют некоторые рецепты, торт высох.Комбинация какао-порошка и воды / или масла была немного лучше, но имела горький вкус. В итоге я использовал смесь какао-порошка (для минимального изменения текстуры), немного сахара (для противодействия горечи какао-порошка), немного масла и молока (для дополнительной влажности и насыщенности) и, наконец, немного пищевой соды (для немного приподнимите, чтобы шоколадная пропорция была такой же воздушной, как и ваниль).
Не то чтобы брауни — это плохо, но мне просто не понравилось, насколько иначе он ощущался на языке по сравнению с порцией ванильного торта. Когда я попробовал просто добавить немного какао-порошка в тесто, как того требуют некоторые рецепты, торт высох.Комбинация какао-порошка и воды / или масла была немного лучше, но имела горький вкус. В итоге я использовал смесь какао-порошка (для минимального изменения текстуры), немного сахара (для противодействия горечи какао-порошка), немного масла и молока (для дополнительной влажности и насыщенности) и, наконец, немного пищевой соды (для немного приподнимите, чтобы шоколадная пропорция была такой же воздушной, как и ваниль). 
 Примечание ниже)
Примечание ниже) 77 г белого шоколада с маслом какао (я использовала Lindt), измельченного
77 г белого шоколада с маслом какао (я использовала Lindt), измельченного

 Перелейте тесто для ванильного торта в подготовленную форму, затем обратной стороной ложки сделайте туннель посередине вокруг формы. Выложите шоколадное тесто в туннель, избегая стенок. Используя нож для масла, перемешайте 2 жидкого теста вместе S-образным движением.
Перелейте тесто для ванильного торта в подготовленную форму, затем обратной стороной ложки сделайте туннель посередине вокруг формы. Выложите шоколадное тесто в туннель, избегая стенок. Используя нож для масла, перемешайте 2 жидкого теста вместе S-образным движением.
 Затем вам нужно будет использовать в общей сложности 2 1/2 стакана (8,7 унций / 250 г) муки для выпечки.
Затем вам нужно будет использовать в общей сложности 2 1/2 стакана (8,7 унций / 250 г) муки для выпечки. Начните с заполнения дна сковороды 1/3 ванильного теста, затем 1/3 шоколадного теста, затем покройте еще одной третью ванильного теста, затем еще одной третью шоколадом, оставшуюся ванилью, затем завершите шоколад. Используя нож для масла, сделайте S-образные движения, но не переусердствуйте.
Начните с заполнения дна сковороды 1/3 ванильного теста, затем 1/3 шоколадного теста, затем покройте еще одной третью ванильного теста, затем еще одной третью шоколадом, оставшуюся ванилью, затем завершите шоколад. Используя нож для масла, сделайте S-образные движения, но не переусердствуйте. Легкий рецепт мраморного торта с глубоким шоколадным вкусом.Каждый кусочек шоколадный и сладкий. 5 звезд.
Легкий рецепт мраморного торта с глубоким шоколадным вкусом.Каждый кусочек шоколадный и сладкий. 5 звезд. Следуйте инструкциям на карте рецептов и узнайте, как создать эффект мрамора на торте.
Следуйте инструкциям на карте рецептов и узнайте, как создать эффект мрамора на торте. Это гарантирует, что дно торта не прилипнет к форме.
Это гарантирует, что дно торта не прилипнет к форме. Легкий рецепт мраморного торта с глубоким шоколадным вкусом. Каждый кусочек шоколадный и сладкий.5 звезд.
Легкий рецепт мраморного торта с глубоким шоколадным вкусом. Каждый кусочек шоколадный и сладкий.5 звезд. Добавьте первое яйцо. Хорошо взбивайте после каждого добавления яйца до кремообразного состояния. Соскребите края и добавьте ванильный экстракт. Всыпьте в смесь муку и хорошо перемешайте. Добавьте молоко.
Добавьте первое яйцо. Хорошо взбивайте после каждого добавления яйца до кремообразного состояния. Соскребите края и добавьте ванильный экстракт. Всыпьте в смесь муку и хорошо перемешайте. Добавьте молоко. Снимите со сковороды, нарежьте и сразу подавайте.
Снимите со сковороды, нарежьте и сразу подавайте. Сегодня я обновляю рецепт видео с моего нового канала YoutTube — AZCookbook с Фериде. Пожалуйста, ПОДПИШИТЕСЬ на него и поделитесь им с друзьями.
Сегодня я обновляю рецепт видео с моего нового канала YoutTube — AZCookbook с Фериде. Пожалуйста, ПОДПИШИТЕСЬ на него и поделитесь им с друзьями. 


 Так весело!
Так весело!


 Из торта Marble Pound можно легко приготовить кексы или небольшие буханки.
Из торта Marble Pound можно легко приготовить кексы или небольшие буханки.

 По сути, это мраморная версия отмеченного наградами торта с маслом Кентукки. Удивительно, но для приготовления мраморного торта вам не нужны два совершенно разных теста.Вы просто берете треть ванильного теста и смешиваете его с растопленным шоколадом и какао-порошком и вуаля — это ваше шоколадное тесто! Будьте осторожны, не допускайте чрезмерного попадания мрамора на жидкое тесто, иначе вкус не испортится; несколько завихрений вокруг сковороды ножом помогут.
По сути, это мраморная версия отмеченного наградами торта с маслом Кентукки. Удивительно, но для приготовления мраморного торта вам не нужны два совершенно разных теста.Вы просто берете треть ванильного теста и смешиваете его с растопленным шоколадом и какао-порошком и вуаля — это ваше шоколадное тесто! Будьте осторожны, не допускайте чрезмерного попадания мрамора на жидкое тесто, иначе вкус не испортится; несколько завихрений вокруг сковороды ножом помогут. Затем добавьте обычное молоко в линию с 1 чашкой и оставьте на 10-15 минут или пока он не станет слегка свернуться и не загустеет.
Затем добавьте обычное молоко в линию с 1 чашкой и оставьте на 10-15 минут или пока он не станет слегка свернуться и не загустеет.
 Тесто должно выглядеть бледно и сливочно. Снова соскребите со стенок и дна чаши, чтобы тесто перемешалось равномерно.
Тесто должно выглядеть бледно и сливочно. Снова соскребите со стенок и дна чаши, чтобы тесто перемешалось равномерно.

 Обильно сбрызните 10-дюймовую (12 чашек) сковороду с антипригарным покрытием кулинарным спреем с мукой, например Baker’s Joy или Pam with Flour.
Обильно сбрызните 10-дюймовую (12 чашек) сковороду с антипригарным покрытием кулинарным спреем с мукой, например Baker’s Joy или Pam with Flour. Тесто должно выглядеть бледно и сливочно. Снова соскребите со стенок и дна чаши, чтобы тесто перемешалось равномерно.
Тесто должно выглядеть бледно и сливочно. Снова соскребите со стенок и дна чаши, чтобы тесто перемешалось равномерно.
 Данные рассчитываются с помощью онлайн-калькулятора питания Edamam.com. Хотя я стараюсь предоставить точную информацию о питании, эти цифры следует рассматривать только как приблизительные. Различные факторы, такие как типы или бренды приобретенных продуктов, естественные колебания в свежих продуктах и способ обработки ингредиентов, изменяют эффективную информацию о питательной ценности в любом данном рецепте.Более того, разные онлайн-калькуляторы дают разные результаты в зависимости от их собственных источников и алгоритмов питания. Чтобы получить наиболее точную информацию о питательной ценности в данном рецепте, вы должны рассчитать информацию о питательной ценности с учетом фактических ингредиентов, используемых в вашем рецепте, с помощью предпочтительного калькулятора питания.
Данные рассчитываются с помощью онлайн-калькулятора питания Edamam.com. Хотя я стараюсь предоставить точную информацию о питании, эти цифры следует рассматривать только как приблизительные. Различные факторы, такие как типы или бренды приобретенных продуктов, естественные колебания в свежих продуктах и способ обработки ингредиентов, изменяют эффективную информацию о питательной ценности в любом данном рецепте.Более того, разные онлайн-калькуляторы дают разные результаты в зависимости от их собственных источников и алгоритмов питания. Чтобы получить наиболее точную информацию о питательной ценности в данном рецепте, вы должны рассчитать информацию о питательной ценности с учетом фактических ингредиентов, используемых в вашем рецепте, с помощью предпочтительного калькулятора питания. Я проведу вас через все шаги, чтобы приготовить идеальный десерт, поздний завтрак или кето-закуску.
Я проведу вас через все шаги, чтобы приготовить идеальный десерт, поздний завтрак или кето-закуску. Зачем начинать с нуля, если этот рецепт отлично работает в качестве основы для шоколадно-ванильного варианта ?
Зачем начинать с нуля, если этот рецепт отлично работает в качестве основы для шоколадно-ванильного варианта ?

 Выпекать 30-35 минут в разогретой до 350 градусов духовке.
Выпекать 30-35 минут в разогретой до 350 градусов духовке. Добавьте примерно 1 столовую ложку ванильного теста в каждую полость для кексов, а затем по 1 чайной ложке шоколадного теста. Используя зубочистку, аккуратно перемешайте тесто вместе.Выпекайте мини сказочные лепешки 15-20 минут в разогретой до 350 градусов духовке.
Добавьте примерно 1 столовую ложку ванильного теста в каждую полость для кексов, а затем по 1 чайной ложке шоколадного теста. Используя зубочистку, аккуратно перемешайте тесто вместе.Выпекайте мини сказочные лепешки 15-20 минут в разогретой до 350 градусов духовке. Выпекать 40-45 минут в разогретой до 350 градусов духовке.
Выпекать 40-45 минут в разогретой до 350 градусов духовке. Подобно Лаканто, он использует сахарные спирты и оказывает 0% влияние на уровень сахара в крови.
Подобно Лаканто, он использует сахарные спирты и оказывает 0% влияние на уровень сахара в крови. Кроме того, если бы я уволился при первых признаках борьбы, у меня не было бы возможности общаться со всеми вами.
Кроме того, если бы я уволился при первых признаках борьбы, у меня не было бы возможности общаться со всеми вами.

 Просто используйте ссылку для всех подходящих продуктов и код FITTOSERVE при оформлении заказа
Просто используйте ссылку для всех подходящих продуктов и код FITTOSERVE при оформлении заказа Это шоколадное тесто, которое вы затем добавите в ванильное тесто, которое уже находится в форме для торта.
Это шоколадное тесто, которое вы затем добавите в ванильное тесто, которое уже находится в форме для торта. Используя зубочистку, аккуратно перемешайте тесто вместе. Выпекать 25-30 минут в разогретой до 350 градусов духовке.
Используя зубочистку, аккуратно перемешайте тесто вместе. Выпекать 25-30 минут в разогретой до 350 градусов духовке.