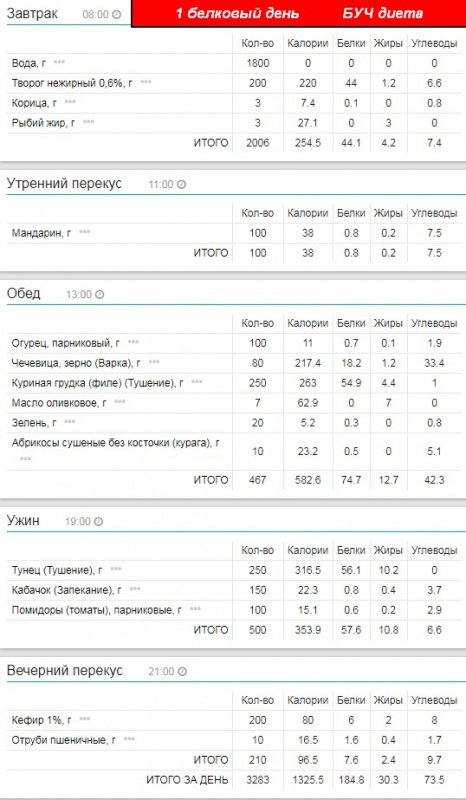
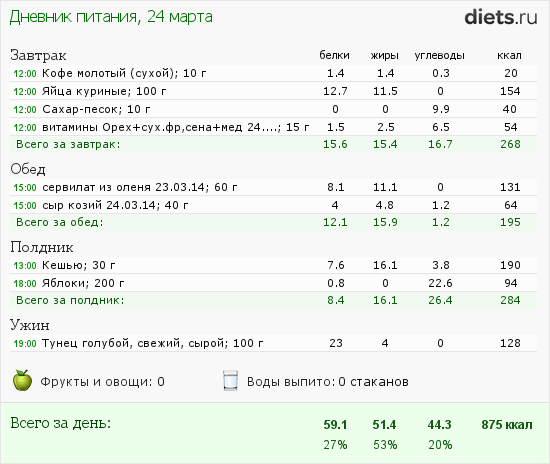
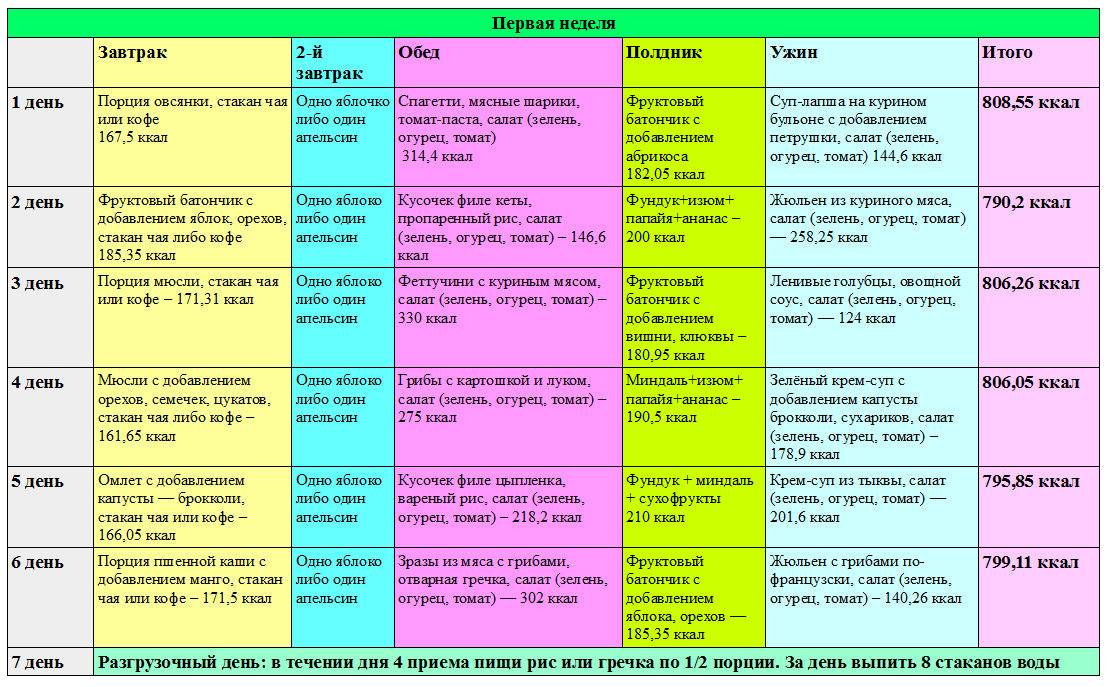
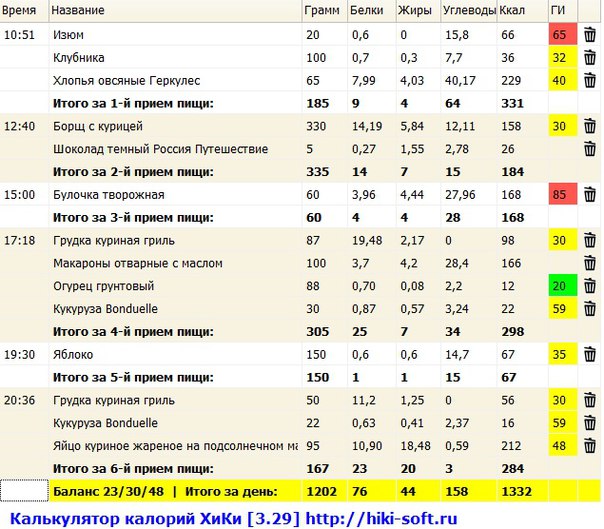
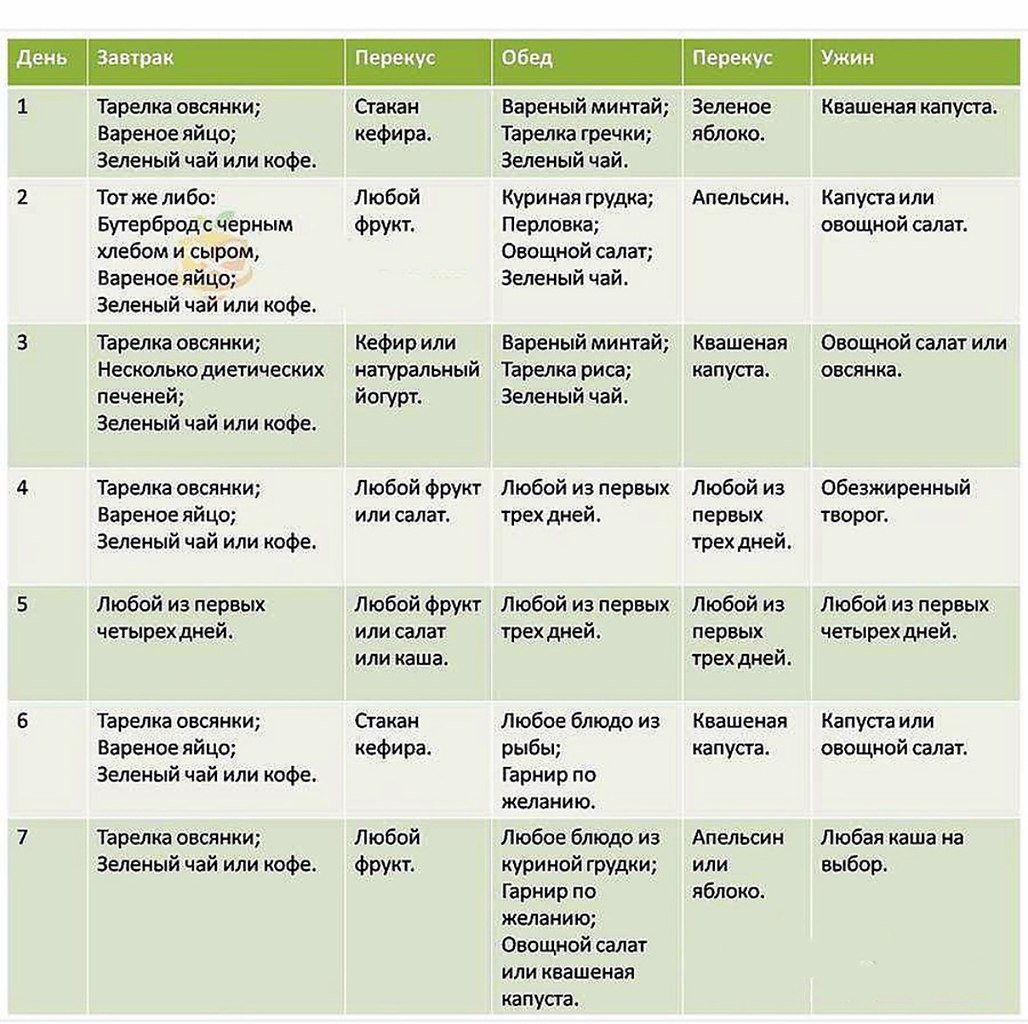
Симптомы заболеваний толстой кишки: характер болей и проявление
Заболевания толстого кишечника не всегда проявляют себя однозначно и ярко. Чаще начальная фаза сопровождается смазанными симптомами, которым люди не придают значения. Это может быть ощущение жжения, дискомфорта в кишечнике, периодичное выделение слизи. Специфичность кишечника в том, что он может долго не давать таких признаков, которые укажут на необходимость посещения проктолога.
Даже когда человека начинает беспокоить боль, вздутие, выделения из заднего прохода и другие симптомы, он не спешит к врачу. Первое время пациент упорно пробует самолечение и те средства, которые навязчиво предлагает современная реклама. Между тем симптомы меняются, становятся более заметными, появляются боли и часто агрессивные.
Иногда симптоматика может косвенно не указывать на заболевания кишечника, симптомы могут быть специфичными:
- резкое похудение;
- слабость в теле;
- нарушения в обменных и гормональных процессах;
- выпадение волос.

Такими признаками сопровождаются наиболее тяжелые поражения кишечника: рак, злокачественные опухоли, полипоз. Кишечник — единственный орган, которые одновременно относится к двум важным системам организма: иммунной и ЖКТ. Для полноценной жизни и здоровья важно уметь узнавать те симптомы и признаки, которые подсказывают о патологическом процессе в толстом кишечнике:
- запоры;
- боли разной интенсивности в животе;
- кровянистые выделения при опорожнении кишечника;
- выделение прозрачной или гнойной слизи;
- анемия;
- метеоризм;
- непроходимость кишечника;
- расстройство стула;
- тенезмы;
- недержание.
Запор кишечника
При запорах наблюдаются сложности с дефекализацией, вплоть до полного исключения стула в течение нескольких дней. Запоры могут носить постоянный и упорный характер, не поддаваться действию слабительных препаратов. Расстройство стула может сменять запоры — это частая картина при синдроме раздраженного кишечника, дисбактериозе, функциональных нарушениях.
Расстройство стула может сменять запоры — это частая картина при синдроме раздраженного кишечника, дисбактериозе, функциональных нарушениях.
Интенсивность боли зависит от типа запора: атонический и спастический. В первом случае боль ноющая, чаще не агрессивная. При спастических запорах могут быть рези в паховой области непроходящего характера. Наличие частых запоров говорит о возможности образования каловых завалов или кишечной непроходимости. Состояния крайне опасные по характеру, способные угрожать жизни.
Боли в животе
Боли в животе и в паху часто сопровождают органические и функциональные нарушения в толстом кишечнике. Так, при болезни Крона и неспецифическом язвенном колите боль носит характер спастических схваток. Такие боли часто отдают в область поясницы, иррадиируют по внешней стороне ног. Определить локальность затруднительно, поскольку боль «растекается» по низу живота, часто вовлекая в процесс промежность.
Постоянные боли — признак прогрессирующего воспалительного процесса. Такие боли ноющие, тянущие, устойчивые. Проявляются при СРК, различных колитах, дивертикулезе. Характер болей говорит о вероятности развития перитонита или о гнойном очаге поражения.
Такие боли ноющие, тянущие, устойчивые. Проявляются при СРК, различных колитах, дивертикулезе. Характер болей говорит о вероятности развития перитонита или о гнойном очаге поражения.
Кровянистые выделение и кровотечения
Кровотечения встречаются при заболеваниях прямой и ободочной кишки. Обычно по цвету крови визуально определяется место поражения: чем ярче кровь, тем ближе к выходу очаг поражения. Так, появление чистой и ярко алой крови указывает на внутренний или внешний геморрой. Иногда кровопотеря может быть значительной и вызывать слабость, головокружения.
Если каловые массы однородные и в их составе равномерные кровянистые примеси, то это симптом образования опухоли в верхних отделах кишечника. Иногда такие массы бывают при неспецифическом колите и дивертикулезе. Чем выше отдел поражения, тем однороднее будут выглядеть кровяные сгустки в каловых массах и тем темнее их цвет.
При болезни Крона кровь может выделяться в чистом виде или обильными сгустками. В некоторых случаях алая кровь может быть признаком распадающейся опухоли в кишечнике.
В некоторых случаях алая кровь может быть признаком распадающейся опухоли в кишечнике.
Выделения слизи или гноя
Такие выделения бывают либо постоянными, либо появляются при опорожнении кишечника. Чаще всего это становится признаком образования свища в заднем проходе. При постоянном выделении слизи и болях можно предположить недостаточность сфинктера. В этом случае образуются многочисленные эрозии и трещины, что приносит зуд и боли.
Такие выделения характерны для синдрома раздраженного кишечника, проктита, при образовании опухолей в сигмовидной кишке. Часто выделения сочетаются с кровью, появлением сгустков.
Боли в заднем проходе
Боли могут быть ноющими и периодическими, распирающими область прохода. Так бывает при глубоких трещинах, заживают они трудно, особенно при наличии запоров. Дергающие и нестерпимые боли появляются при разрыве геморроя или наличии множественных узлов в кишечнике. Обычный геморрой без осложнений не вызывает таких болей, он ощущается только распиранием и набуханием в области ануса.
Анемия
Анемия развивается в том случае, когда человек потерял много крови. Это происходит при тяжелых поражениях кишечника, раковых образованиях, быстром прогрессировании опухоли.
Вздутие живота и метеоризм
Вздутие живота — частый признак для практически любой патологии в ЖКТ. Чувство вздутия и обильных газов характерно при запорах, непроходимости кишечника, каловых завалах. Часто метеоризм становится итогом ферментной недостаточности и может говорить о нарушениях в работе других внутренних органов.
Часто вздутие и метеоризм сопровождают тех, кто страдает дисбактериозом и неправильно питается. В некоторых случаях вздутие протекает с чувством дискомфорта и тяжести в желудке, но при избытке газов может появиться сильная боль в животе.
Непроходимость кишечника
Непроходимость кишечника может быть полной и частичной. Чаще приходится иметь дело с частичной, для которой характерны:
- вздутия;
- боли;
- метеоризм;
- длительные запоры;
- появление примесей и крови;
- рвота;
- потеря аппетита.

Чаще это говорит о тяжелом поражении толстого кишечника органического происхождения. Состояние крайне болезненное и опасное для здоровья человека. При прогрессировании появляются признаки отравления организма, воспаления брюшина. При частичной обструкции кишечника стул редкий, скудный, часто сменяется обильным расстройством. Временное улучшение наступает под воздействием приема слабительных препаратов или очистительных клизм.
Расстройство стула
Понос сопровождает более легкие заболевания кишечника, частый признак дисбактериоза. Также расстройство стула может сочетаться с другими симптомами, например запорами или различными выделениями. Так происходит при обострении колитов, СРК.
Тенезмы
Тенезмы — ложные позывы к опорожнению кишки. При таких позывах отделяется небольшое количество слизи, иногда вместе с поносом. Тенезмы обычно частые, настойчивые, утомляющие человека своей частотой. Характерны для возбужденной моторики прямой кишки, становятся следствием воспаления слизистой оболочки анального отдела.
Недержание
Недержание каловых масс отделяемых газов проявляется при врожденных или приобретенных изменениях в сфинктере. Другой причиной может быть нарушения регуляции из-за психологических факторов.
Что такое метеоризм? Симптомы, причины, лечение, рекомендации — Сорбекс — официальный сайт | Sorbex
Это чрезмерное скопление газов в кишечнике, что проявляется вздутием живота, ощущением дискомфорта в брюшной полости и отрыжкой. Метеоризм — это не отдельное заболевание, а состояние, которое встречается при различных патологиях органов пищеварения.
Метеоризм — патология, при проявлении которой наблюдается чрезмерное скопление газов в кишечнике. Нарушение сопровождается дискомфортом в области брюшной полости и иными неприятными симптомами:
- при наличии или отсутствии текущего/хронического заболевания ЖКТ;
- от провоцирующих газообразование или некачественных продуктов, употребляемых в пищу.
Признаки повышенного газообразования
В ряде случаев мы можем говорить о том, что у человека наблюдается метеоризм, симптомы патологии следующие:
- вздутие живота;
- расстройство стула;
- частое выделение газов;
- дискомфорт и боль в районе брюшной полости.

В некоторых случаях нарушение проявляется из-за сопутствующего заболевания. Например, дисбактериоза, гастрита, язвенной болезни желудка, различных патологий кишечника в организме.
В некоторых случаях чувствуется урчание в кишечнике, независимо от режима питания. С метеоризмом связывают ощущение распирания, когда одежда кажется тесной и затруднительно совершать привычные движения.
Повышенное газообразование, в большинстве случаев, если человек здоров, могут вызвать следующие причины:
- Неправильное питание. Метеоризм кишечника возникает из-за наличия в рационе большого количества еды, в составе которой присутствуют не перевариваемые углеводы.
- Употребление газированных напитков. Вследствие обилия углекислого газа, сладкие напитки также часто вызывают вздутие и метеоризм.
- Разговор в процессе приема пищи. Еда вместе с воздухом попадает в систему ЖКТ, что вызывает метеоризм, вздутие, газы. По этой причине часто появляется метеоризм у детей грудного возраста.

- Непереносимость продуктов. В индивидуальных случаях продукты могут вызвать дискомфорт в кишечнике, дисбактериоз кишечника и газы. Например, при лактазной недостаточности организм не может поддерживать процесс переваривания такого продукта, как молочная лактоза.
- Частые запоры. Вызывают замедление хода пищи по кишечнику, вероятность ферментации увеличивается за счет выделяющихся газов. Нарушение также может привести к развитию геморроя.
Метеоризм, как симптом заболевания
Иногда метеоризм является не просто признаком расстройства кишечника по причине неправильного приема пищи. Явление часто связывают с развитием заболеваний ЖКТ. Наиболее распространенные нарушения:
- дисбактериоз кишечника;
- заболевания сердечно-сосудистой системы;
- непроходимость кишечника;
- болезни ЖКТ: панкреатит, колит, энтерит;
- атония кишечника.
Мало кто знает, что метеоризм у взрослых проявляется и по причине нестабильного психологического состояния: длительные депрессии, постоянный страх. Поэтому при метеоризме, в некоторых случаях, целесообразна помощь не только гастроэнтеролога, но и психолога.
Поэтому при метеоризме, в некоторых случаях, целесообразна помощь не только гастроэнтеролога, но и психолога.
Как лечить метеоризм
Планирование процесса лечения метеоризма зависит от состояния пациента. Если причиной недуга стала болезнь, следует предпринять комплексные меры, направленные на оздоровление и облегчение патологии в организме.
Образование газов, нарушение и расстройство функций кишечника, также можно предотвратить, если отказаться от курения.
А если метеоризм уже беспокоит, имейте в аптечке препараты для облегчения симптома, Sorbex® подействует за короткое время после приема.
Препарат Sorbex® и диетическая добавка Sorbex ® Ultra – созданы на основе усовершенствованного активированного угля. Взрослым, рекомендуется принимать Sorbex ® при метеоризме по 1–3 капсулы 3–4 раза, за 1,5-2 часа до или после приема пищи, или лекарственных средств.
Благодаря специальной форме в виде гранул, длительность действия препарата составляет 36-48 часов. Sorbex Ultra взрослым следует принимать по 1 капсуле 2-3 раза в сутки 1-1,5 часа до или после пищи, или лекарственных средств.
Sorbex Ultra взрослым следует принимать по 1 капсуле 2-3 раза в сутки 1-1,5 часа до или после пищи, или лекарственных средств.
Sorbex®, Sorbex® Ultra уменьшают всасывание газов, токсинов, других веществ, способствуют их выведению.
Вторая группа препаратов — средства против газообразования — симетикон, ромашка, фенхель и др.
Лечение метеоризма не должно быть самостоятельным, оно разрабатывается врачом на основе полученного анамнеза. Если доктор исключил наличие заболеваний, избавиться от метеоризма возможно следующим образом:
- Энтеросорбенты Sorbex® — добавка, безопасная для здоровья, не всасывается в кровь. Изготовлена на основе активированного угля в гранулированном виде. Капсулы, рассчитанные на прием взрослыми, — Sorbex Duo, Sorbex Ultra, детьми — Sorbex Малыш. Рекомендуемое количество капсул для взрослых при метеоризме — до 3 за один прием, в зависимости от выбранного препарата.
Для детей добавка предлагается в виде порционных саше.
 Основное действие препаратов — связывание и выведение из организма вредных веществ, которые провоцируют образование газов. Лечение с помощью энтеросорбентов невозможно, однако можно добиться облегчения симптомов.
Основное действие препаратов — связывание и выведение из организма вредных веществ, которые провоцируют образование газов. Лечение с помощью энтеросорбентов невозможно, однако можно добиться облегчения симптомов. - Неабсорбирующие антибиотики. Это лекарственные средства, которые не впитываются в кровь, но негативно влияют на вредоносные микроорганизмы, провоцирующие образование газов, а затем выходят вместе с калом.
- Питание. Если беспокоит метеоризм, лечение также должно включать в себя разработку диеты, исключающей продукты, провоцирующие возникновение симптома.
Продукты, вызывающие метеоризм
Некоторая пища, через определенное время после приема, вызывает повышенное образование газов в кишечнике или его расстройство, вздутие.
Молочные продукты: любые сыры, сладости на основе молока (например, мороженое, йогурты). Причем процесс образования газов наблюдается в короткое время (до нескольких часов) после употребления этих продуктов.
- Овощи — вздутие возникает после употребления капусты, лука, редиса, огурцов, моркови, картофеля. Такой продукт должен быть обработан термически, тогда процесс выработки газов будет менее интенсивным.
- Фрукты: персики, яблоки, виноград, бананы, абрикосы. Они должны присутствовать в рационе, но отдельно от основного питания.
- Хлебобулочные изделия — расстройство и метеоризм вызывает любая еда, изготовленная на основе дрожжевого теста (булочки, хлеб, пицца).
- Бобовые: любой горох, фасоль, бобы. Их следует употреблять в ограниченном количестве.
- Зерновые культуры — нарушение в работе ЖКТ вызывают овес, обработанные отруби, зародыши пшеницы.
- Другие продукты: пиво, еда с грибами, изюм.
Перед употреблением данных продуктов, следует быть готовым к возможным нарушениям в работе организма и иметь под рукой сорбент или, по возможности, употребить минимальное количество этой пищи.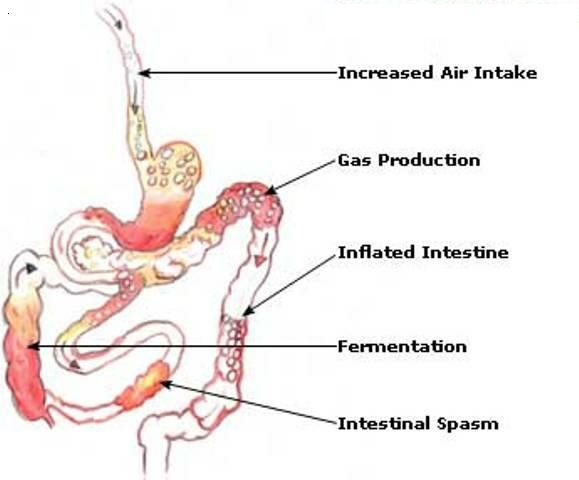
Почему опасно самолечение метеоризма
Повышенное газообразование — повод обратиться к врачу, особенно если при смене рациона питания и приеме сорбентов для восстановления микрофлоры кишечника, состояние организма не стабилизировалось. Метеоризм может привести к развитию патологий:
- образованию спаек в кишечнике;
- глистным инвазиям;
- стенозу кишечника.
С целью лечения метеоризма и для предупреждения осложнений, врач назначит ряд исследований, которые позволят оценить общее состояние больного:
- анализ крови;
- УЗИ органов брюшной полости.
На основании результатов доктор назначает лечение в стационарном или амбулаторном режиме, с периодическим забором крови для исследования и назначением других процедур, контролирующих состояние здоровья пациента.
Как предупредить повышенное газообразование: рекомендации
Если развивается метеоризм, диета несомненно принесет эффект оздоровления, но для организма человека этого недостаточно. В целом неправильный образ жизни приводит к появлению дискомфорта.
В целом неправильный образ жизни приводит к появлению дискомфорта.
Поэтому, чтобы метеоризм не беспокоил, обратите внимание на рекомендации:
- избегайте стрессов;
- давайте организму полноценный отдых;
- вовремя пройдите полноценное лечение заболеваний ЖКТ;
- в процессе приема пищи не следует отвлекаться;
- питание не должно быть “на ходу”;
- периодически устраивайте организму “разгрузочные” дни, что предотвратит нарушения в работе ЖКТ;
- не забывайте о достаточной физической активности каждый день.
Если беспокоит метеоризм после еды, гастроэнтерологи дают такие советы:
- еду следует качественно пережевывать;
- количество приемов пищи — не менее 4-5 раз в день небольшими порциями;
- питание должно быть разнообразным, каждый прием еды в определенное время;
- напитки не следует пить через соломинку;
- процесс употребления сладкой пищи нужно планировать отдельно от основного приема, желательно через 2-3 часа после белковой пищи.

Образование газов, нарушение и расстройство функций кишечника, также можно предотвратить, если отказаться от курения. А если метеоризм уже беспокоит, имейте в аптечке препараты для облегчения симптома, Sorbex® подействует за короткое время после приема.
Помните,
САМОЛЕЧЕНИЕ МОЖЕТ НАНЕСТИ ВРЕД ВАШЕМУ ЗДОРОВЬЮ!
По теме: метеоризм, метеоризм у взрослых, метеоризм причины, метеоризм лечение, метеоризм кишечника, метеоризм у взрослых причины, метеоризм причины и лечение, метеоризм у взрослых лечение, метеоризм у взрослых причины и лечение, от метеоризма и вздутия, метеоризм симптомы, диета при метеоризме, сильный метеоризм, метеоризм в животе, как избавиться от метеоризма, средство от метеоризма, метеоризм кишечника лечение, препараты от метеоризма, причины метеоризма кишечника, от метеоризма и вздутия живота, лекарство от метеоризма, таблетки от метеоризма, метеоризм у детей, как лечить метеоризм, метеоризм вздутие кишечника, повышенный метеоризм, метеоризм у женщин, метеоризм что делать, метеоризм еда, почему метеоризм, препараты от метеоризма и вздутия, запор и метеоризм, постоянный метеоризм, синдром метеоризма, метеоризм после еды, газы в кишечнике, газы в кишечнике причины, газы в кишечнике у взрослого, как избавиться от газов в кишечнике, газы в кишечнике лечение
Использование пеногасителей в медицинской практике uMEDp
Метеоризм – это один из наиболее часто встречающихся симптомов заболеваний органов пищеварения. Эпизодически метеоризм развивается и у практически здоровых людей. Вздутие живота в результате скопления газов в кишечнике может являться и одним из проявлений так называемых нижних диспепсий.
Эпизодически метеоризм развивается и у практически здоровых людей. Вздутие живота в результате скопления газов в кишечнике может являться и одним из проявлений так называемых нижних диспепсий.
Рис. 1. Пенистое содержимое в просвете желудка
Рис. 2. Свободная для осмотра слизистая оболочка
Рис. 3. Принципы и методики диагностики предопухолевой патологии и раннего рака желудка, ассоциированных с H. pylori (диагностический алгоритм)
Рис. 4. УЗИ брюшной полости без применения пеногасителей. Смазанность контуров, артефакты
Рис. 5. УЗИ с применением эмульсии Эспумизан®40. Четкое контурирование полых органов
Повышенное газообразование в петлях кишки, урчание в животе, отхождение газов, сопровождающееся специфическим звуком, неприятный запах иногда могут приносить человеку больше неприятностей, чем даже появление острых болей в животе. Частые явления метеоризма могут вызывать не только чувство дискомфорта, но и стать причиной социальных конфликтов, напряженных отношений на работе и в семье.
Частые явления метеоризма могут вызывать не только чувство дискомфорта, но и стать причиной социальных конфликтов, напряженных отношений на работе и в семье.
В среднем здоровый человек выделяет 0,5–1,5 л газов за 13–15 пассажей в сутки. В зависимости от степени выраженности поражений органов пищеварения, вызвавших появление метеоризма, флатуленция может проявляться учащением пассажей выхода газов и увеличением их объема. В тяжелых случаях она может сопровождаться интенсивными кратковременными или длительными болями.
Состав выделяемых газов может значительно варьировать в зависимости от принимаемой пищи, выраженности дисбактериоза и некоторых других факторов. В состав газовой смеси входят азот, кислород, углекислый газ, аммиак, водород. Скорость экскреции газов во многом зависит от их химического состава. Так, в частности, период быстрой экскреции обусловлен высокой концентрацией водорода и углекислого газа. Выделяемые газы в большинстве случаев сопровождаются неприятным запахом, обусловленным наличием большого количества скатола (продукта гниения триптофана) и сероводорода.
Болевые ощущения могут возникать при перерастяжении стенки кишки и напряжении ее брыжейки скапливающимися в просвете газами. После прохождения газового пузыря боли, как правило, купируются.
Причины повышенного газообразования в просвете кишечника разнообразны. Метеоризм является одной из самых ранних диспепсий, способной возникнуть у человека уже в первые дни после рождения. В его основе лежит прежде всего несовершенство ферментной системы или нарушение ее деятельности. Недостаток ферментов приводит к тому, что большое количество непереваренных остатков пищи попадает в нижние отделы пищеварительного тракта. В результате этого значительно активизируются процессы гниения и брожения с выделением большого количества газов. Нарушения ферментной системы могут возникнуть при несбалансированном питании, а также при различных заболеваниях верхних отделов пищеварительного тракта (гастрит или дуоденит, панкреатит, холецистит, желчнокаменная болезнь, гепатит).
Другим фактором повышенного газообразования в кишечнике является нарушение микробиоценоза толстой кишки. Углеводы и белки, получаемые человеком с пищей, усваиваются слизистой оболочкой кишки не полностью. Фрукты и овощи, особенно бобовые и грубоволокнистые культуры, содержащие большое количество целлюлозы, расщепляются кишечными бактериями с образованием газов. В нормальных условиях большее количество газов поглощается бактериями-аэробами, также обитающими в кишке. При нарушении баланса между газпродуцирующими и газпотребляющими микроорганизмами возникают признаки флатуленции.
Различные продукты, съедаемые человеком, сами могут явиться источником повышения количества газов в кишке. Помимо уже упомянутых бобовых культур и продуктов, содержащих грубую клетчатку, к ним также можно отнести сильногазированные напитки, продукты, вызывающие бродильные реакции (баранье мясо), или те, в которых самостоятельно протекают реакции ферментации и брожения (квас).
Еще одним механизмом возникновения метеоризма является нарушение моторики кишечника с развитием парезов после различных операций в брюшной полости. Замедление пассажа пищевых масс способствует усилению бродильных и гнилостных процессов с повышенным газообразованием. Образующиеся газы, скапливающиеся в просвете малоподвижной кишки, вызывают приступообразные боли.
Различные нервные расстройства, эмоциональные перегрузки также могут явиться причиной развития метеоризма. Перевозбуждение нервной системы может вызвать спазм гладкой мускулатуры кишечника. При этом замедляется перистальтика. Скапливающиеся газы перерастягивают кишку и вызывают болевые ощущения.
Торопливая еда или разговоры во время еды, вредные привычки (курение) и жевание резинки также могут явиться причиной развития метеоризма. При всех этих состояниях происходит заглатывание воздуха. Проглоченный воздух может стать самостоятельной причиной метеоризма, но, кроме того, он вызывает гибель анаэробных микроорганизмов, что приводит к развитию дисбиоза и усилению явлений флатуленции.
Аккумулированные в кишечнике газы представляют собой пену с множеством мелких пузырьков, каждый из которых окружен слоем вязкой слизи. Эта слизистая пена, покрывающая тонким слоем поверхность слизистой оболочки кишки, затрудняет пристеночное пищеварение, снижает активность ферментов, нарушает усвоение питательных веществ. Из-за того что газовые пузырьки окружены густой слизью, нарушаются процессы абсорбции газов кишечной стенкой. При этом усиливается их пассаж по кишечной трубке.
Лечение синдрома повышенного газообразования
В основе лечения метеоризма лежат несколько принципов. Основным из них является устранение, по возможности, причины повышенного газообразования: коррекция диеты, восстановление микробиоценоза кишечника, лечение имеющихся заболеваний верхних отделов пищеварительного тракта и др. Другим принципом является собственно удаление скопившихся газов из просвета кишки.
В настоящее время существуют несколько групп препаратов, позволяющих достичь в этом определенных результатов.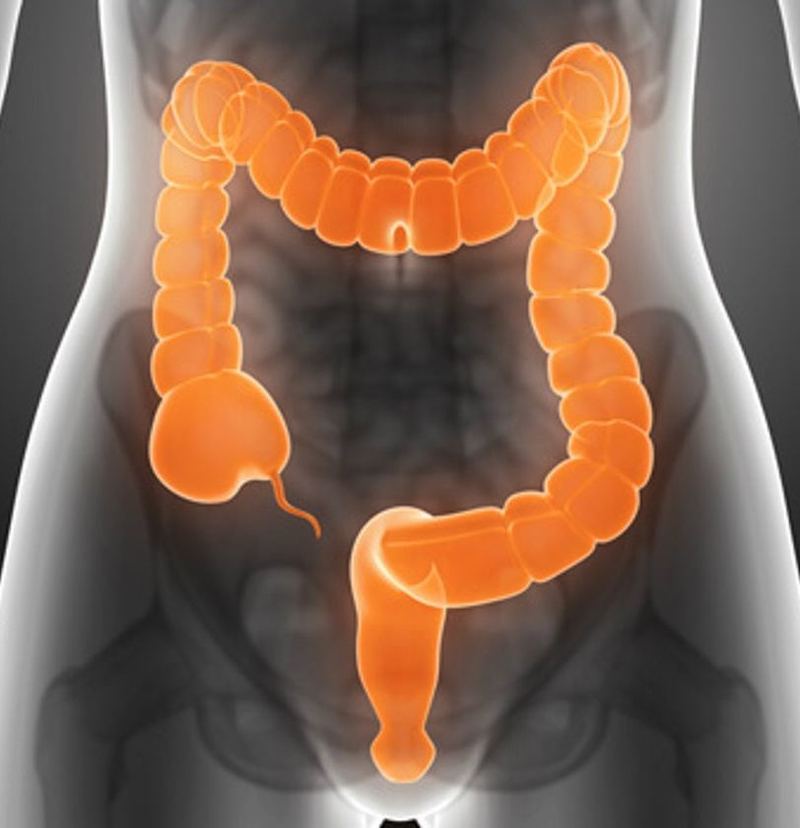
Во-первых, это препараты, нормализующие перистальтику и способствующие скорейшему выведению газов из кишечника. К ним, в частности, относятся настои укропа, фенхеля, тмина, прокинетики.
Во-вторых, это адсорбенты. Они способны поглощать избыточное количество газов и вместе с ними выводиться из организма. Наиболее известными препаратами этой группы являются активированный уголь и Полифепан. Однако эти препараты не отвечают всем требованиям лечения метеоризма. В первом случае непродолжительный ветрогонный эффект наступает через значительный промежуток времени после приема лекарственного средства. Во втором случае при использовании адсорбентов из просвета кишки вместе с газами могут удаляться микроорганизмы, минеральные вещества и витамины, недостаток которых впоследствии приходится компенсировать.
В-третьих, к группе лекарственных средств, используемых при метеоризме, относятся пеногасители. Действие этих препаратов основано на высвобождении газов из слизистых пузырьков. Осаждение пены уменьшает общий объем, восстанавливает естественную абсорбцию газов через кишечную стенку, ускоряет интестинальный транзит и увеличивает кумулятивную экскрецию газов. К препаратам этой группы относится
Осаждение пены уменьшает общий объем, восстанавливает естественную абсорбцию газов через кишечную стенку, ускоряет интестинальный транзит и увеличивает кумулятивную экскрецию газов. К препаратам этой группы относится
Эспумизан®.
Основным действующим компонентом препарата Эспумизан® является симетикон. Симетикон – это смесь полидиметсилоксана (диметикона) с добавлением 4–7% порошкообразного диоксида кремния (SiO2). Симетикон, иногда называемый активированным диметиконом, потому что активность симетикона значительно превосходит активность диметикона, не растворяется ни в воде, ни в этиловом спирте, не изменяет своей структуры и свойств под воздействием окислителей, высоких температур, является масло- и жиронерастворимым, резистентен к любым микроорганизмам. Симетикон выводится из организма без изменений, не всасываясь через кишечную стенку, не влияя на работу печени и почек, не нарушая микробиоценоз кишечника. Он никак не влияет на обмен белков, жиров или углеводов, не нарушает всасывание витаминов, минералов и микроэлементов. Его можно применять длительное время без каких-нибудь побочных реакций.
Его можно применять длительное время без каких-нибудь побочных реакций.
Использование пеногасителей в практике врачей-эндоскопистов
Пеногасители нашли свое применение не только для облегчения состояния больного при синдроме повышенного газообразования. Без их применения порой невозможно провести ряд клинических и инструментальных исследований, в частности, УЗИ кишечника или эндоскопический осмотр ЖКТ.
Эндоскопические методы исследования и лечения получили широкое распространение у пациентов разного возраста. Эзофагогастродуоденоскопия проводится как пожилым людям, так и новорожденным с первых дней жизни для диагностики и лечения различных аномалий и пороков развития.
Но в каком бы возрасте ни проводилось эндоскопическое исследование, какие бы задачи ни ставились перед врачом-эндоскопис-том – проведение только диагностического осмотра отдельных участков слизистой оболочки или выполнение сложнейших эндоскопических операций, на каком бы оборудовании ни проводилось исследование – традиционный фиброэндоскоп или новейшая видеосистема с цифровым изображением, всегда должно соблюдаться одно правило – максимальный доступ для осмотра исследуемого участка слизистой оболочки.
Детальной оценке структурных изменений исследуемого органа, осмотру слизистой оболочки довольно часто препятствуют различные наложения на ее поверхности. Однако если слизь, желчь или кровь можно смыть, удалить электроотсасывателем, освобождая тем самым слизистую оболочку для осмотра, то с пенистым содержимым традиционные методы справляются менее эффективно.
Пенистый секрет, практически всегда обнаруживаемый при проведении эндоскопии, создает условия, при которых иногда проводить эндоскопическое исследование становится просто невозможно. На поверхности слизистой оболочки возникают блики, препятствующие ее осмотру. Крупно- или мелкопузырчатая пена залепляет объектив эндоскопа, густым белесым слоем покрывает значительные пространства слизистой оболочки или значительно затрудняет манипуляции в узком просвете тонкой кишки при выполнении эндоскопических операций. Удаление такого секрета традиционными способами (отсасывание, «сдувание») занимает достаточно много времени, и полностью удалить его удается далеко не всегда. Более того, при попытке удалить пенистое содержимое нередко возникает ситуация, обратная ожидаемой, – в ответ на введение воздуха в просвет кишки количество пены увеличивается, что сводит практически на нет все предыдущие усилия (рис. 1).
Более того, при попытке удалить пенистое содержимое нередко возникает ситуация, обратная ожидаемой, – в ответ на введение воздуха в просвет кишки количество пены увеличивается, что сводит практически на нет все предыдущие усилия (рис. 1).
Использование в практике вра-чей-эндоскопистов пеногасителей значительно облегчило проведение как диагностических, так и лечебных исследований. Как предварительная подготовка к исследованию больного в виде приема пеногасителей за 15–20 мин до исследования, так и непосредственное их использование при проведении эндоскопии позволили проводить осмотр слизистой оболочки желудочно-кишечного тракта без каких-либо технических затруднений. После орошения слизистой оболочки такими препаратами в течение первых 30–40 с отмечается резкое уменьшение количества пузырьков пены (не только крупных, но даже мелких и мельчайших). Слизь при этом, как правило, разжижается и легко удаляется с поверхности слизистой оболочки, открывая широкий доступ к исследуемому участку (рис. 2).
2).
С целью повышения информативности эндоскопического исследования верхних отделов пищеварительного тракта нами используется диагностический алгоритм, позволяющий квалифицированно проводить эзофагогастродуоденоскопию в любом возрасте, улучшить диагностику ранних форм рака и предраковых изменений желудка. Этот алгоритм лежит в основе современной модели организации эндоскопического исследования слизистой оболочки органов пищеварения и включает в себя последовательные этапы выполнения эндоскопического исследования желудка, детальное описание всех диагностических манипуляций, а также условия и техническое обеспечение их проведения (рис. 3).
Подготовка исследуемого органа к осмотру с использованием эмульсии Эспумизан® 40 проводится как перед началом эндоскопического исследования, так и во время его. За 5–10 мин до начала исследования пациенты принимают 20–40 мл эмульсии пеногасителя. Непосредственно в процессе эндоскопического исследования желудка и двенадцатиперстной кишки дополнительно выполняется прицельное отмывание пенистого секрета, расположенного на стенках органа, с помощью эмульсии Эспумизан® 40.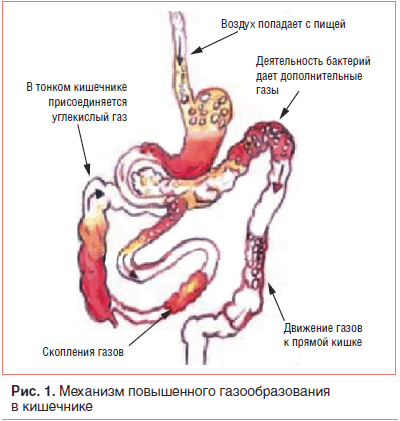 Раствор для такой манипуляции приготавливается перед исследованием: в 500 мл дистиллированной воды комнатной температуры разводится 50 мл эмульсии Эспумизан® 40. Введение такого раствора в просвет исследуемого органа осуществляется при помощи шприца объемом 20 мл через инструментальный канал эндоскопа.
Раствор для такой манипуляции приготавливается перед исследованием: в 500 мл дистиллированной воды комнатной температуры разводится 50 мл эмульсии Эспумизан® 40. Введение такого раствора в просвет исследуемого органа осуществляется при помощи шприца объемом 20 мл через инструментальный канал эндоскопа.
При введении пеногасителя в желудок или кишечник находящиеся там пузырьки разрушаются, пенистый секрет превращается в жидкость, которая легко удаляется через канал эндоскопа из просвета органа. При проведении исследования не отмечается никаких побочных действий препарата, так как вследствие своей физиологической и химической инертности Эспумизан® 40 не усваивается организмом и после прохождения через пищеварительный тракт выводится в неизмененном виде. Большая же часть введенного в желудок и кишечник пеногасителя удаляется из просвета этих органов через канал эндоскопа при помощи медицинского отсасывателя.
Использование пеногасителей позволяет значительно повысить качество исследования не только при проведении эндоскопии, но также и при других инструментальных исследованиях органов брюшной полости, в частности при ультразвуковом исследовании.
Для успешного проведения ультразвукового сканирования различных органов брюшной полости между датчиком и кожей необходим плотный контакт для того, чтобы не возникало помех и артефактов на экране монитора, вызываемых прослойкой воздуха. С этой целью используется специальный гель, создающий «единую» среду, переходящую с поверхности датчика на кожу пациента. Находящийся в просвете полых органов газ также становится препятствием для прохождения ультразвукового сигнала, или его прохождение искажается, проявляясь на экране монитора помехами, дополнительными шумами и артефактами. При этом внутренние контуры кишечника оказываются размытыми или, нередко, вообще не определяются (рис. 4).
В то же время иногда бывает крайне необходимо оценить состояние стенки желудка или других полых органов, определить наличие и количество жидкости и другого содержимого, находящегося в них. Удаление газов из просвета желудка и кишечника значительно облегчает проведение ультразвукового исследования, повышает четкость получаемого изображения и тем самым повышает диагностическую ценность исследования. Для удаления избыточных газов из просвета полых органов также используются пеногасители.
Для удаления избыточных газов из просвета полых органов также используются пеногасители.
На основании проведенных нами исследований было показано, что наилучший результат получается при применении эмульсии Эспумизан® 40 в возрастной дозировке за 25–30 мин до исследования при проведении эхографического сканирования желудка, поджелудочной железы, печени и желчевыводящих путей и за 40–50 мин при исследовании кишечника. Изображение при этом становится четким, контурируются стенки полых органов, легче проводится дифференциальная диагностика (рис. 5).
Таким образом, пеногасители являются высокоэффективным лекарственным средством для лечения заболеваний, сопровождающихся повышенным газо-образованием в кишечнике. Они с успехом могут применяться у детей даже грудного возраста, беременных женщин и кормящих матерей. Широкое клиническое применение диагностического алгоритма, основанного на новой методике подготовки к эндоскопическому исследованию с помощью препарата Эспумизан® 40,
повышает методичность проведения эндоскопического и ультразвукового исследования желудка, позволяет существенно улучшить визуализацию слизистой оболочки различных отделов органов пищеварения, в том числе и раннюю диагностику предраковых состояний и изменений слизистой оболочки желудка.
Симптомы синдрома раздраженного кишечника (СРК) у детей — описание болезни, причины появления, способы профилактики и лечение заболевания
Синдром раздраженного кишечника (СРК) – это функциональное расстройство кишечника, при котором отсутствуют значимые лабораторные или инструментальные подтверждения заболевания, хотя пациент ощущает порой очень выраженное недомогание. Всего данным заболеванием страдает около 15-20% населения, чаще в возрасте 20-45 лет. Однако симптомы СРК могут встречаться и у детей, особенно подросткового возраста.
Синдром раздраженного кишечника не относится к группе опасных заболеваний, но без адекватного лечения это расстройство в значительной степени снижает качество жизни ребенка. Следует помнить, что целый ряд опасных заболеваний кишечника и других внутренних органов могут проявляться точно такими же симптомами, что и СРК. По этой причине, установить этот диагноз можно только после консультации врача и полного обследования.
Причины
- Наследственность (частые заболевания желудочно-кишечного тракта у родственников).
- Особенности раннего развития ребенка (дисбактериоз, кишечные инфекции на первом году жизни).
- Стрессовые факторы и хроническая переутомляемость (сильные эмоциональные переживания, большие нагрузки в школе).
- Избыточное потребление мучных продуктов, кофеина, шоколада и др.
- Перенесенные кишечные инфекции.
- Гормональные изменения (например, в период полового созревания).
СРК является хроническим заболеванием, симптомы которого могут в разной степени выраженности беспокоить всю жизнь. В то же время, у некоторых людей симптомы болезни с течением времени полностью проходят.
Симптомы
- Боль в животе или выраженный дискомфорт (чувство сдавления, распирания, вздутия). Нарушения стула в виде поноса, запора или их чередования.
- Нерезультативные позывы к испражнениям, ощущение не окончательного очищения кишечника, слишком сильные потуги при испражнении.

- Присутствие в кале слизи, обильное выделение газов.
- Как правило, периоды болей в животе длятся несколько дней, а затем стихают. При этом отхождение стула значительно облегчает болевой синдром.
Важно знать, что под «маской» СРК могут скрываться такие серьезные заболевания, как болезнь Крона, язвенные колит, рак кишечника, инфекции, которые требуют немедленного обращения к врачу и лечения. Поэтому, если вы еще ни разу не обращались за медицинской помощью по поводу имеющихся у ребенка симптомов и только предполагаете, что они могут быть симптомами СРК, так как они очень похожи на симптомы, описанные выше — обязательно посетите врача для проведения обследования.
Если ребенок жалуется на боли в животе, не следует самостоятельно принимать решение о том, какое лекарство ему необходимо — ребенка необходимо показать врачу. Важно не пропустить хирургическую патологию, при которой потребуется экстренная госпитализация.
Профилактика
Синдром раздражённого кишечника (СРК) предупредить нельзя. Но можно уменьшить симптомы или устранить причину.
Но можно уменьшить симптомы или устранить причину.
- Если ребенка беспокоят симптомы, связанные с ЖКТ, срочно отведите его к гастроэнтерологу. Он поставит точный диагноз.
- Записывайте, что и когда ребенок ест, и как это отражается на его самочувствии и симптомах, связанных с желудочно-кишечным трактом. 2-3 недели нужно записывать количество, наименования съеденных ребенком продуктов, а также симптомы СРК, если они появились.
- Составьте вместе с врачом индивидуальную диету для ребенка. Исключите продукты, которые активизируют симптомы СРК. Не рекомендованы жирные продукты, напитки с содержанием кофеина, молочные продукты и т. д. Но каждый случай индивидуален. Некоторым детям могут подходить эти продукты (не вызывать непереносимости).
- В некоторых случаях показана терапия по управлению стрессом – для детей школьного возраста и подростков.
Диспепсия › Болезни › ДокторПитер.
 ру
руКогда вы чувствуете, что еда, которую вы съели, ведет себя в желудке капризно и кажется, что проглоченные кусочки так и остаются кусочками и никуда из надутого живота не деваются, значит, что процессы пищеварения явно нарушены: к вам пришла диспепсия.
Признаки
В зависимости от причины нарушения пищеварения диспепсии (dyspepsía, от dys…расстройство, и pépsis — пищеварение), делятся на два типа: ферментативную и алиментарную. Ферментативная обусловлена нарушением функции одного из отделов пищеварительной системы и недостаточной продукцией тех или иных пищеварительных соков. Алиментарная возникает из-за нерационального питания и бывает бродильной, гнилостной и жировой.
Бродильная диспепсия проявляется общей слабостью, метеоризмом, урчанием в кишечнике, снижением или потерей аппетита, обильным отхождением дурно пахнущих газов, частым, слабо окрашенным жидким пенистым стулом с кислым запахом без примеси слизи и крови.
При гнилостной — вздувается живот, появляется постоянный, крайне неприятный запах изо рта и отрыжка с запахом тухлых яиц, понос (цвет его насыщенно темный, запах – гнилостный). Поскольку организм отравлен продуктами гниения, аппетит ухудшается, появляется слабость, работоспособность снижается.
Поскольку организм отравлен продуктами гниения, аппетит ухудшается, появляется слабость, работоспособность снижается.
При жировой диспепсии испражнения светлые, обильные, с жирным блеском.
Ферментативная диспепсия проявляется неприятным (часто металлическим) привкусом во рту, отсутствием аппетита, тошнотой, метеоризмом, иногда кратковременными болями, возникающими при резком сокращении мышц желудочно-кишечного тракта (чихании, кашле). Обильно выделяются кишечные газы, стул до пяти и чаще раз в сутки. Нарушается общее самочувствие, появляется слабость, быстрая утомляемость, головные боли. При лабораторном исследовании кала обнаруживаются следы непереваренной пищи.
Расстройство процессов пищеварения нарушает нормальное развитие кишечной микрофлоры и вызывает дисбактериоз, который тоже может стать причиной диспепсии.
Описание
Нарушения деятельности желудочно-кишечного тракта многообразны, не последнее место в этом ряду занимают и расстройства пищеварения. В голодные послевоенные годы его причиной часто было недоедание и однообразная пища. Как ни странно, голодают и получают однообразную пищу и сейчас, но по собственной инициативе – из-за необдуманного следования всевозможным рекомендациям по питанию и диетам, которые придумывают все кому не лень, в том числе и «специалисты», далекие от медицины и диетологии.
В голодные послевоенные годы его причиной часто было недоедание и однообразная пища. Как ни странно, голодают и получают однообразную пищу и сейчас, но по собственной инициативе – из-за необдуманного следования всевозможным рекомендациям по питанию и диетам, которые придумывают все кому не лень, в том числе и «специалисты», далекие от медицины и диетологии.
Бродильная диспепсия связана с чрезмерным употреблением в пищу углеводов (сахара, меда, мучных продуктов, фруктов, винограда, гороха, бобов и т. д.), а также бродильных напитков. Такое неправильное питание создает в кишечнике условия для развития бродильной флоры. Также бродильная диспепсия возникает при переходе на непривычную пищу и чрезмерном употреблении растительной клетчатки, например, поедании капусты.
Гнилостная диспепсия возникает, если есть слишком много белковых продуктов, особенно бараньего, свиного мяса, которое долго переваривается в кишечнике. Иногда гнилостная диспепсия возникает из-за использования в пищу несвежих мясных продуктов. Она может возникнуть на фоне длительной кремлевской диеты, при которой запрещены продукты, содержащие углеводы.
Она может возникнуть на фоне длительной кремлевской диеты, при которой запрещены продукты, содержащие углеводы.
Жировая диспепсия обусловлена чрезмерным употреблением медленно перевариваемых, особенно тугоплавких, например, свиных или бараньих жиров.
Ферментативная диспепсия возникает при недостаточности ферментов желудка, поджелудочной железы, тонкого кишечника или при недостаточности желчных ферментов. Чаще она является результатом заболеваний органов пищеварения (панкреатита, гастрита, энтерита).
Развитию диспепсий способствует нарушение двигательной функции пищеварительного тракта. Но одновременно при диспепсиях необычные или образующиеся в чрезмерных количествах продукты расщепления пищевых веществ раздражают рецепторы слизистой оболочки кишечника и вызывают ускорение кишечной перистальтики.
Среди общих причин несварения можно назвать переедание, при котором в переполненном желудке задерживается пища, что провоцирует развитие гастроэзофагеальной рефлюксной болезни (ГЭРБ), и торопливую еду, когда пищеварительные соки не успевают выделяться, а почти не пережеванная пища плохо перемешивается с пищеварительными ферментами слюны.
Если есть фрукты после жирной пищи, возникает повышенное газообразование, поскольку жирная пища замедляет опорожнение желудка, фрукты начинают бродить и выделяется газ. Его излишек образуется также при дисбалансе кишечной микрофлоры и нарушении желудочной кислотности. Незрелые фрукты тоже могут привести к несварению. Причиной появления диспепсии могут стать напитки, содержащие углекислоту и сахар, которые вызывают вздутие живота и метеоризм.
Кофеин, как и алкоголь, повышая желудочную кислотность, раздражает воспаленные участки и стимулирует выделение стрессовых гормонов. Стрессовые ситуации ухудшают пищеварение, поскольку связаны с выделением гормонов, перераспределяющих кровоток от пищеварительного тракта в мышцы. Стресс также способствует заглатыванию воздуха во время еды (аэрофагия).
Среди причин диспепсии — прием нестероидных противовоспалительных средств, которые раздражают слизистую желудка, а также курение, поскольку вещества табачного дыма раздражают пищевод.
Диспепсия часто появляется во время беременности, поскольку увеличивающаяся матка стимулирует кислотный рефлюкс (содержимое желудка возвращается в пищевод).
Диагностика
Диагноз устанавливают на основании расспроса больного о характере питания и данных копрологического исследования. Быстрое устранение симптомов диспепсии при нормализации питания подтверждает диагноз алиментарной (пищевой) диспепсии.
Для определения вида диспепсии исследуют кал. Затем проводят полное обследование желудочно-кишечного тракта, чтобы выявить возможные заболевания: проводят эндоскопические, рентгенологические, лабораторные исследования (проверяется выделение пищеварительных ферментов).
Дифференциальная диагностика помогает исключить или обнаружить инфекционный и паразитарный характер заболевания. То есть по необходимости назначаются ректороманоскопия и колоноскопия, исследование кала или соскобов слизистой оболочки прямой кишки на бактерии, простейшие и др. Кроме того, врач должен выяснить, не путешествовал ли пациент по экзотическим странам, нет ли страдающих инфекционными заболеваниями в его ближайшем окружении и так далее.
Кроме того, врач должен выяснить, не путешествовал ли пациент по экзотическим странам, нет ли страдающих инфекционными заболеваниями в его ближайшем окружении и так далее.
Лечение
Правильно отрегулированная диета – одна из важных составляющих лечения. При алиментарных диспепсиях назначают голод в течение 1-1,5 суток, затем лечение зависит от вида диспепсии. При бродильной назначают богатую белками диету с ограничением углеводов (несладкий чай, бульон, уха, вареное рубленое мясо, рыба, творог, сливочное масло). По мере нормализации состояния диету расширяют.
При гнилостной диспепсии в суточном рационе больного увеличивают количество углеводов — в первые дни внутривенно вливают глюкозу или дают чай с небольшим количеством сахара, затем в рацион включают слизистые отвары из риса, манной крупы, сухари, белый хлеб, сливочное масло, курицу (белое мясо), речную рыбу, яблоки, цветную капусту. В дальнейшем назначают диету, включающую вчерашний пшеничный хлеб, сухое печенье, супы на слабом обезжиренном мясном или рыбном бульоне, мясо нежирных сортов (говядина, телятина, курица, индейка, кролик), нежирную рыбу (судак, лещ, треска, окунь, навага), картофель, кабачки, различные каши, яйца, кисели, желе, муссы, суфле из сладких сортов ягод и фруктов.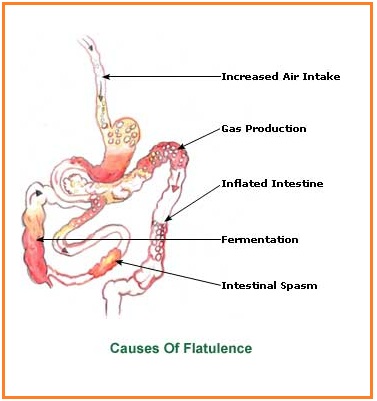 Режим питания дробный — 5 — 6 раз в день.
Режим питания дробный — 5 — 6 раз в день.
При жировой диспепсии ограничивают поступление в организм жиров, особенно тугоплавких (животного происхождения).
При ферментативной диспепсии проводят заместительную терапию препаратами пищеварительных ферментов, в течение 2—5 дней рекомендуют диету №4, затем №46.
В процессе нормализации стула проводится лечение основного заболевания (хронический гастрит, хронический панкреатит и др.), а также дисбактериоз.
Из лекарственных средств, особенно при бродильной диспепсии, рекомендуют адсорбирующие, витаминные препараты, антациды, при нарушении внешнесекреторной функции того или иного отдела пищеварительной системы — ферментные препараты («Панкреатин», «Фестал», «Абомин», «Пепсин», «Мезим форте» и др.), натуральный желудочный сок, соляную кислоту, при болях — болеутоляющие средства. Однако перед началом медикаментозной терапии нужно очистить желудок и кишечник радикальным слабительным или клизмой.
Профилактика
Профилактика сводится к своевременному лечению нарушений функции желудочно-кишечного тракта. Нужно избегать стрессов или научить себя правильно к ним относиться.
Чтобы не страдать от диспепсии, следует соблюдать режим питания, рацион должен состоять из полноценной и разнообразной пищи. Это значит, что не нужно переедать, интервал между приемами пищи не должен быть больше 4 часов, необходимо плотно завтракать, последний прием пищи — минимум за 3 часа до сна. Необходимо выпивать за едой не больше стакана жидкости, включать в рацион блюда, богатые цинком, витаминами группы В и С.
Если продукт не нравится вашему желудку, не ешьте его. Пожилым людям, тем, кто мало ест или плохо переносит какие-то полезные продукты, рекомендуется регулярно принимать витаминно-минеральные комплексы.
Полезно приправлять пищу листьями розмарина или добавлять в нее цикорий, жеруху аптечную или артишоки. Они горькие и стимулируют выделение гормона гастрина, который в свою очередь стимулирует появление пищеварительных соков.
Папайя, яблоки, имбирь, укроп содержат ферменты, способствующие пищеварению. Их нужно обязательно включать в рацион.
© Доктор Питер
Когда кишечник устроит бойкот?
Дата публикации: .
Об этих проблемах обычно не принято говорить вслух. Но при помощи известного терапевта Игоря Волынца, который много лет отработал на «скорой», корреспонденты газеты «Комсомольская правда» выяснили, можно ли избежать геморроя, что делать при вздутиях и как реагировать на модный диагноз «синдром раздраженного кишечника».
— Тяжесть в области заднего прохода, незначительные периодические выделения крови при дефекации, дискомфорт и появление узлов в области ануса — все это признаки геморроя. Проявления могут усиливаться после тяжелых физических нагрузок, поднятия тяжестей, постоянного длительного сидения или стояния, выпитого алкоголя или острой соленой пищи. Если исключить эти моменты — человек может даже не заметить проблемы. Так что здоровый образ жизни еще никто не отменял. Если проблемы есть, следует похудеть, научиться противостоять стрессам, вести подвижный образ жизни, делать зарядку и гимнастику, ходить, вести борьбу с запорами.
Так что здоровый образ жизни еще никто не отменял. Если проблемы есть, следует похудеть, научиться противостоять стрессам, вести подвижный образ жизни, делать зарядку и гимнастику, ходить, вести борьбу с запорами.
Если состояние обострится — бегом к проктологу, и ни в коем случае не стесняться и не замалчивать! Скорее всего, будут назначены антигеморроидальные средства в форме мази, геля, свечи.
— Если периодически возникает неприятное чувство распирания живота, бурчание, он увеличивается в размерах — похоже, в кишечнике скопились газы, по-простому — вздутие. Часто к дискомфорту приводит не только неправильное питание, но и чрезмерное увлечение газированными водами.
Многие начинают налегать на йогурты, но кисломолочные продукты годятся скорее не для решения кишечных проблем, а для их профилактики.
Чтобы избежать неприятностей, не стоит увлекаться продуктами, вызывающими газообразование.
— Если стул отсутствует более двух-трех суток, это запор. Спросите себя: что вы едите и сколько жидкости в день выпиваете? Способствует неблагоприятному состоянию еда всухомятку, без овощей, фруктов и каш. Вместо жидкости — крепкий чай, кофе, вечером — алкоголь. Понятно, что ваш кишечник устроит бойкот! Необходимо кардинально пересмотреть свой режим питания.
Вместо жидкости — крепкий чай, кофе, вечером — алкоголь. Понятно, что ваш кишечник устроит бойкот! Необходимо кардинально пересмотреть свой режим питания.
— Зуд в области заднего прохода, переходящий в острую боль, особенно во время дефекации или после нее, выделения капелек крови — все это говорит о наличии анальной трещины. Из-за боли может развиться стулобоязнь, тогда есть риск присоединения запоров, что только усугубит ситуацию. Замалчивание проблемы приводит к возникновению и нагноению незаживающей язвы. Следует использовать слабительные средства, исключить острую пищу, спиртное, не допускать запоров, делать перед дефекацией микроклизмы с теплой водой. По назначению врача используют свечи, обычно утром и вечером.
— Все анализы в норме, а живот беспокоит. Возникают вздутия, изменяется частота стула, чаще трех раз в день, появляются неприятные ощущения в области пупка — возможно, ваши проблемы психологического характера, сейчас это модно называть синдромом раздраженного кишечника. Организм неверно реагирует на стресс. Для подтверждения диагноза следует сделать узи живота и колоноскопию.
Организм неверно реагирует на стресс. Для подтверждения диагноза следует сделать узи живота и колоноскопию.
Учитесь держать себя в руках, соблюдайте режим «работа-отдых», вечером можете принять таблетку валерианы или настой пустырника. Не стоит игнорировать диету и уж точно не забывайте о зарядке по утрам.
— Остро начавшаяся диарея, повышение температуры, схваткообразные боли в животе указывают на энтероколит — воспаление как тонкой, так и толстой кишки. Чаще их вызывают вирусы (ротавирусы, энтеровирусы) или бактерии (стафилококк, кишечная палочка, сальмонелла, шигелла). Боли в животе могут сопровождаться урчанием или вздутием. Быстро наступает обезвоживание. Появляется сильная слабость, снижается артериальное давление. Нельзя заниматься самолечением, принимать антибиотики и активированный уголь. Нужно вызвать врача на дом. Часто бывает необходимость в лечении в инфекционной больнице.
ТОП-6 неожиданных фактов о пуканье, о которых вы точно не знали
Когда в обществе кто-то ненароком икнул, испустил отрыжку или испортил воздух, окружающие смотрят на такого человека с осуждением, не так ли? Естественные проявления физиологии вызывают раздражение, неловкость, стыд.
Если Вы наблюдаете у себя постоянное накопление газов в кишечнике, Вас беспокоят болезненные ощущения и вздутие живота — самое время обратиться за консультацией к специалисту. Поверьте, в испускании газов нет ничего неестественного или постыдного! В медицинском центре «Актив-Медикал» к вашим услугам компетентные врачи-гастроентерологи, записаться к ним на прием можно по телефону (0512) 777-888. Для гастроэнтерологов метеоризм — это всего лишь один из симптомов, помогающих поставить пациенту правильный диагноз и предложить эффективное лечение. Согласитесь, что существуют некоторые темы, которые не принято обсуждать вслух.
Мы предлагаем Вам поговорить о такой деликатной проблеме, как кишечные газы или метеоризм. Давайте выйдем из зоны комфорта и выясним, с чем может быть связан этот малоприятный феномен.
Пукают все.
В это трудно поверить, но пукают не только люди, но животные! Вы наверняка обращали внимание, что Ваши четвероногие друзья, котики и собачки, иногда могут портить воздух. Этот процесс не чужд и для черепах, рыб и змей.
Этот процесс не чужд и для черепах, рыб и змей.
Физика и химия кишечных газов.
Ученные проводили любопытные исследования и выяснили физические и химические характеристики кишечных газов. Оказывается, их скорость движения в момент выброса составляет 3 м/с. Газы кишечника на 59% состоят из азота, на втором месте в их составе водород (21%), затем следуют углекислый газ, метан и кислород. Температура этой «горючей смеси» составляет 36,9°С.
Пукать полезно.
Безусловно, пускать ветры в обществе — проявление дурного тона. Однако ученные призывают нас не сдерживать в себе кишечные газы! Их выделение организмом указывает на нормальную работу желудочно-кишечного тракта. Конечно, для избавления от накопившихся газов существует туалетная комната.
Отношение к кишечным газам у разных народов.
Хотите — верьте, хотите — нет, но в мире есть несколько стран, где пукать можно без смущения, даже за столом. Немцы и финны вполне благосклонно относятся к этому проявлению физиологии. Если что-то подобное происходит, то никто из присутствующих просто не обращает внимания на неприятный запах и подозрительный звук. Потому что сдерживать газы — это вредно для здоровья! В Индии человек, испустивший газы за столом в гостях как будто сигнализирует, что он сыт и доволен приемом, оказанным ему хозяевами. В этой удивительной стране метеоризм в гостях — это символ благодарности за трапезу. Подобным образом на вкусную еду реагируют на другом конце света, в Канаде. Аборигены заснеженной страны, инуиты, пукают, восхищаясь великолепным обедом.
Немцы и финны вполне благосклонно относятся к этому проявлению физиологии. Если что-то подобное происходит, то никто из присутствующих просто не обращает внимания на неприятный запах и подозрительный звук. Потому что сдерживать газы — это вредно для здоровья! В Индии человек, испустивший газы за столом в гостях как будто сигнализирует, что он сыт и доволен приемом, оказанным ему хозяевами. В этой удивительной стране метеоризм в гостях — это символ благодарности за трапезу. Подобным образом на вкусную еду реагируют на другом конце света, в Канаде. Аборигены заснеженной страны, инуиты, пукают, восхищаясь великолепным обедом.
Метеоризм и неприятный запах.
Безусловно, запах сероводорода, основной в «коктейле» ароматов кишечных газов, не нравится никому. Хотите, чтобы окружающие не замечали естественных оправлений вашего кишечника? Тогда постарайтесь есть поменьше бобовых, сыра, капусты, чеснока и яиц — именно эти продукты способствуют выделению сероводорода.
Удивительные факты о кишечных газах.
И напоследок, мы подготовили для вас совершенно невероятные факты о кишечных газах и пуканье. В это трудно поверить, но каждый человек выпускает газы не реже 14 раз в сутки. Объем кишечных газов составляет не менее полулитра, причем во сне homo sapiens пукает чаще, чем во время бодрствования. Женщины пукают реже мужчин, а громкость, с которой газы покидают кишечник, зависит от ширины анального отверстия. Не спрашивайте, откуда это стало известно, но кишечные газы могут воспламеняться, а самый длинный пук в истории длился 2 минуты и 40 секунд. Как видим, тема кишечных газов может быть не просто важной с точки зрения диагностики состояния здоровья, но и очень познавательной.
Метеоризм и газы: причины, лечение и осложнения
Что такое метеоризм?
Метеоризм — это медицинский термин, обозначающий выделение газа из пищеварительной системы через задний проход, обычно называемое пердением, порывом ветра или газом. Это происходит, когда в пищеварительной системе собирается газ, и это нормальный процесс.
Это происходит, когда в пищеварительной системе собирается газ, и это нормальный процесс.
Газ собирается двумя основными способами. Проглатывание воздуха во время еды или питья может привести к накоплению кислорода и азота в пищеварительном тракте. Во-вторых, когда вы перевариваете пищу, пищеварительные газы, такие как водород, метан и углекислый газ, собираются.Любой метод может вызвать метеоризм.
Метеоризм — очень распространенное явление. У всех нас накапливается газ в пищеварительной системе. У большинства людей газы выделяются около 10 раз в день. Если вы излучаете ветер чаще, чем это, на регулярной основе, у вас может быть чрезмерное метеоризм, которому есть ряд причин.
Глотание воздуха
Глотать воздух в течение дня — естественно, обычно во время еды и питья. Обычно вы проглатываете небольшое количество воздуха. Если вы часто глотаете больше воздуха, у вас может возникнуть чрезмерное метеоризм.Это также может вызвать отрыжку.
Причины, по которым вы можете глотать больше воздуха, чем обычно, включают:
- жевательную резинку
- курение
- сосание предметов, таких как ручки для ручек
- употребление газированных напитков
- слишком быстрое переедание
Диетический выбор
Ваш диетический выбор может привести к чрезмерному метеоризму. Некоторые продукты, повышающие газообразование, включают:
Некоторые продукты, повышающие газообразование, включают:
- фасоль
- капуста
- брокколи
- изюм
- чечевица
- чернослив
- яблоки
- продукты с высоким содержанием фруктозы или сорбита, такие как фруктовые соки
Эти продукты могут принимать долго переваривается, что приводит к появлению неприятного запаха, связанного с метеоризмом.Кроме того, некоторые продукты организм не может полностью усвоить. Это означает, что они переходят из кишечника в толстую кишку, не перевариваясь полностью.
В толстой кишке содержится большое количество бактерий, которые затем расщепляют пищу, выделяя при этом газы. Скопление этого газа вызывает метеоризм.
Если ваша диета не содержит большого количества углеводов или сахаров и вы не глотаете слишком много воздуха, ваш чрезмерный метеоризм может быть вызван каким-либо заболеванием.
Возможные состояния, лежащие в основе метеоризма, варьируются от временных до проблем с пищеварением. Вот некоторые из этих состояний:
Вот некоторые из этих состояний:
Есть несколько способов лечения метеоризма, в зависимости от причины проблемы. Чтобы вылечить метеоризм в домашних условиях, попробуйте следующее:
- Посмотрите на свой рацион. Если он содержит большое количество трудно перевариваемых углеводов, попробуйте заменить их. Легкие перевариваемые углеводы, такие как картофель, рис и бананы, являются хорошей заменой.
- Вести дневник питания. Это поможет вам идентифицировать любые триггеры.Определив продукты, вызывающие чрезмерное метеоризм, вы можете научиться избегать их или есть меньше.
- Ешьте меньше, больше. Старайтесь есть пять-шесть небольших приемов пищи в день вместо трех больших, чтобы улучшить процесс пищеварения.
- Жуйте правильно. Не делайте ничего, что может увеличить количество проглатываемого вами воздуха. Это включает в себя то, что вы правильно пережевываете пищу, а также избегаете жевания резинки и курения.

- Упражнение. Некоторые люди считают, что упражнения способствуют пищеварению и предотвращают метеоризм.
- Попробуйте лекарства, отпускаемые без рецепта. Сюда входят таблетки с древесным углем, которые поглощают газ через пищеварительную систему, антациды и пищевые добавки, такие как альфа-галактозидаза (Beano). Важно отметить, что эти лекарства приносят только временное облегчение.
Если у вас необъяснимое метеоризм или если вы испытываете следующие симптомы наряду с метеоризмом, вам следует обратиться к врачу:
- вздутие живота
- боль в животе
- постоянный и сильный газ
- рвота
- диарея
- запор
- непреднамеренная потеря веса
- изжога
- кровь в стуле
Ваш врач обсудит с вами ваши симптомы, в том числе, когда возникла проблема и есть ли какие-либо очевидные триггеры.Они также проведут медицинский осмотр.
Анализ крови может потребоваться, чтобы убедиться, что ваше тело не борется с инфекцией, выявить любую возможную пищевую непереносимость и убедиться, что нет другого заболевания, вызывающего метеоризм.
Ваш врач, скорее всего, посоветует вам выполнить описанные выше действия, в том числе вести дневник питания и изменить свои привычки в еде. В зависимости от причины вам также может быть полезно обратиться к диетологу.
Кроме того, вы можете получать лекарства от определенного заболевания.Если ваш врач смог определить основное заболевание, вы получите лечение от этого. Возможно, вам также придется пройти дополнительные тесты, чтобы поставить окончательный диагноз вашего чрезмерного метеоризма.
Некоторые продукты, которые с меньшей вероятностью вызывают газообразование, включают:
- мясо, птица и рыба
- яйца
- овощи, такие как салат, помидоры, кабачки и окра
- фрукты, такие как дыня, виноград, ягоды, вишня , авокадо и оливки
- углеводы, такие как хлеб без глютена, рисовый хлеб и рис
Поскольку все мы по-разному реагируем на определенные продукты, иногда необходимо изменение диеты, чтобы предотвратить метеоризм.
Отсутствие лечения метеоризма не имеет долгосрочных последствий. Если метеоризм вызван непереносимостью пищи или проблемами с пищеварением, проблема может усугубиться. Могут развиться и другие симптомы.
В некоторых случаях продолжительное чрезмерное метеоризм может привести к другим проблемам, таким как социальный дискомфорт и изменение привычек питания. Если это сильно влияет на ваш образ жизни, это также может повлиять на ваше настроение. Важно соблюдать здоровую диету и обращаться к врачу, если проблема начинает негативно влиять на вашу жизнь.
Отрыжка, вздутие живота и метеоризм — Американский колледж гастроэнтерологии
Обзор
Кишечный газ — это тема, которую людям часто трудно обсуждать, но у всех нас есть газы в кишечнике. Газы могут способствовать возникновению чувства вздутия живота (полноты), отрыжки, спазмов в животе и метеоризма (газов). Эти симптомы обычно кратковременны и проходят после выхода газа в результате отрыжки или метеоризма. Некоторые люди могут быть более чувствительны даже к нормальному количеству газов, и у них развиваются вышеуказанные симптомы.
Некоторые люди могут быть более чувствительны даже к нормальному количеству газов, и у них развиваются вышеуказанные симптомы.
Симптомы
Отрыжка — это нормальный процесс, возникающий в результате скопления проглоченного воздуха в желудке. Воздух может либо отрыгиваться, либо выходить из желудка в тонкий кишечник, а затем выводиться в виде ректального газа (газов).
Вздутие живота означает ощущение переполнения в верхней части живота. На это может повлиять скопление газов и / или пищи в желудке. Некоторые пациенты испытывают этот симптом при нормальном количестве желудочного газа.
Метеоризм относится к прохождению ректального газа. Газ, как правило, представляет собой комбинацию проглоченного воздуха и газа, образующегося в результате воздействия бактерий толстой кишки на непереваренные углеводы.
Газ, который скапливается в правом верхнем отделе толстой кишки, может вызывать боль, похожую на боль в желчном пузыре. Газ, который скапливается в левой верхней части толстой кишки, может распространяться вверх к груди и казаться сердечной болью.
Причины
Все мы глотаем воздух во время еды.Люди могут чрезмерно глотать из-за сосания леденцов или жевательной резинки. При употреблении газированных напитков, таких как газированные напитки или пиво, также может образовываться избыток воздуха в желудке. Кроме того, люди, которые испытывают беспокойство, могут чрезмерно глотать воздух. Плохо подогнанные протезы и хроническое постназальное «подтекание» также могут вызвать чрезмерное заглатывание воздуха. В результате за 24 часа в желудок и тонкий кишечник может попасть значительное количество газа, что может вызвать отрыжку, вздутие живота или метеоризм.
Некоторые углеводы не могут перевариваться ферментами тонкого кишечника и достигают толстой кишки, где бактерии метаболизируют их до водорода и углекислого газа.Примеры такой пищи — отруби, капуста, цветная капуста, брокколи и бобы. У некоторых пациентов это может привести к чрезмерному метеоризму. Многие пациенты испытывают спазмы в животе, вздутие живота и метеоризм при употреблении молока, некоторых сыров или мороженого, потому что им не хватает фермента (лактазы), который необходим для переваривания молочного сахара (лактозы). Это состояние, называемое непереносимостью лактозы, реже встречается у людей североевропейского происхождения.
Это состояние, называемое непереносимостью лактозы, реже встречается у людей североевропейского происхождения.
Другая причина вздутия живота и вздутия живота — это избыточный бактериальный рост.Это не инфекция, но возникает, когда в тонком кишечнике имеется избыточное количество нормальных бактерий. Это приводит к увеличению выработки кишечного газа, способствующему вышеуказанным симптомам. Наконец, лежащий в основе запор может также способствовать вздутию живота и ощущению вздутия живота.
Факторы риска
Как упоминалось выше, чрезмерное глотание воздуха, а также некоторые продукты и газированные напитки являются значительными причинами отрыжки и метеоризма.Некоторые пациенты с синдромом раздраженного кишечника (СРК), по-видимому, исключительно чувствительны к нормальному или лишь слегка увеличенному объему кишечного газа, и в результате у них могут развиться спазмы в животе. Пациенты с измененной анатомией в результате хирургического вмешательства или пациенты с некоторыми ревматологическими заболеваниями могут подвергаться повышенному риску избыточного бактериального роста в тонкой кишке, что может привести к отрыжке, вздутию живота или метеоризму.
Некоторые пациентки, особенно женщины, перенесшие одну или несколько беременностей, испытывают вздутие живота при стоянии прямо.Часто предполагается, что это скопление газа. Однако, если растяжение отсутствует, когда пациент лежит «ровно», то вероятным объяснением является слабость мышц живота (которые простираются от нижней грудной клетки до таза по обе стороны от пупка) из-за растяжения и потери мышечный тонус, возникающий при беременности.
Диагностика
Есть люди, страдающие изжогой и расстройствами желудка, которые для облегчения могут проглатывать воздух. Диагноз рефлюкса пищевода или воспаления желудка следует исключить с помощью рентгена или эндоскопии (обследование пищевода и желудка с помощью гибкой трубки, когда пациент находится под седативным действием).Вздутие живота в вертикальном положении, но не в положении лежа, свидетельствует о слабости мышц живота. При подозрении на непереносимость лактозы молоко можно исключить из рациона и наблюдать симптомы. Однако лактозу можно вводить перорально, а газообразный водород, который образуется у восприимчивых людей, можно измерить в дыхании. Постназальные выделения из-за проблем с пазухами могут вызвать глотание воздуха, и их следует учитывать. Если есть подозрение на чрезмерный бактериальный рост, ваш врач может назначить водородный дыхательный тест.
Однако лактозу можно вводить перорально, а газообразный водород, который образуется у восприимчивых людей, можно измерить в дыхании. Постназальные выделения из-за проблем с пазухами могут вызвать глотание воздуха, и их следует учитывать. Если есть подозрение на чрезмерный бактериальный рост, ваш врач может назначить водородный дыхательный тест.
Анализы крови обычно не помогают при проблемах с газами, но тестирование на целиакию может оказаться полезным, поскольку неспособность усвоить пшеницу, ячмень и рожь может привести к избыточному метеоризму.
Пациентам, жалующимся на чрезмерное отхождение газов, может быть полезно вести дневник «газов» в течение трех дней. Можно отметить время прохождения каждого газа и прием пищи для каждого приема пищи. Прохождение газов можно сравнить с опубликованной «нормальной» частотой газовых газов.
Лечение
Пациентам следует отказаться от газированных напитков, таких как газированные напитки и пиво.Следует избегать таких продуктов, как цветная капуста, брокколи, капуста, бобы и отруби. Следует избегать молока и других молочных продуктов. Можно использовать лактаидное молоко или немолочное молоко, такое как соевое или миндальное молоко. Следует избегать жевания резинки и сосания леденцов. Следует избегать жевательной резинки и леденцов, не содержащих сахара, поскольку они могут содержать маннит или сорбит в качестве подсластителей, которые могут вызвать метеоризм. Чтобы исключить только потенциально вызывающие симптомы продукты, не приводя к заметным диетическим ограничениям, пациенты должны исключать продукты один за другим и вести дневник симптомов.
Следует избегать молока и других молочных продуктов. Можно использовать лактаидное молоко или немолочное молоко, такое как соевое или миндальное молоко. Следует избегать жевания резинки и сосания леденцов. Следует избегать жевательной резинки и леденцов, не содержащих сахара, поскольку они могут содержать маннит или сорбит в качестве подсластителей, которые могут вызвать метеоризм. Чтобы исключить только потенциально вызывающие симптомы продукты, не приводя к заметным диетическим ограничениям, пациенты должны исключать продукты один за другим и вести дневник симптомов.
Продукты симетикон рекламировались как средства для лечения газообразности, но их эффективность не была убедительной. Таблетки древесного угля также использовались для уменьшения метеоризма без убедительных преимуществ. Субсалицилат висмута использовался для уменьшения неприятного запаха некоторых серосодержащих ректальных газов. Альфа-d-галактозидаза, безрецептурный продукт, используется для помощи в переваривании сложных углеводов. Некоторым пациентам эта стратегия может принести пользу.
Некоторым пациентам эта стратегия может принести пользу.
Людям с СРК может помочь симптоматическая терапия «газовых болей» с использованием спазмолитиков, таких как дицикломин или гиосциамин, под языком.
У некоторых пациентов с избыточным бактериальным ростом может наблюдаться улучшение от случайного использования антибиотиков для уменьшения количества бактерий в тонкой кишке, тем самым уменьшая производство газов.
Если предполагается, что причиной вздутия живота являются слабые мышцы живота, могут быть полезны упражнения на растяжение живота, хотя их очень трудно выполнить у пациентов среднего и старшего возраста.
Если симптомы не реагируют на указанные выше диетические стратегии, следует обратиться за медицинской помощью, чтобы быть уверенным в отсутствии других основных аномалий.
ВАЖНЫЕ ТОЧКИ
- Отрыжка и метеоризм — нормальные процессы в организме.
- Проглоченный воздух представляет собой «газ» в организме и в значительной степени способствует возникновению симптомов.

- Неабсорбированные пищевые углеводы могут вызывать газообразование бактериями толстой кишки.
- Следует избегать газированных напитков, сосания леденцов и жевательной резинки.
- Вздутие живота в вертикальном положении, но не в лежачем положении, может быть следствием слабых мышц живота.
- Увеличение частоты или тяжести симптомов требует обращения за медицинской помощью.
Автор (ы) и дата (ы) публикации
Ронак Моди, доктор медицины, и Харрис Р. Клирфилд, доктор медицины, MACG, Медицинский колледж Дрексельского университета, Филадельфия, Пенсильвания — Обновлено в июле 2013 года.
Майкл Левитт, доктор медицины, Медицинский центр по делам ветеранов, Миннеаполис, Миннесота, и Ларри Шарка, доктор медицины, Высшая медицинская школа Майо, Рочестер, Миннесота — опубликовано в июне 2004 г.
Вернуться к началу
Причины появления газов в кишечнике — Mayo Clinic
Избыток газов в верхних отделах кишечника может возникнуть в результате проглатывания большего, чем обычно, количества воздуха, переедания, курения или жевания резинки. Избыток газов в нижних отделах кишечника может быть вызван употреблением слишком большого количества определенных продуктов, неспособностью полностью переваривать определенные продукты или нарушением бактерий, обычно обнаруживаемых в толстой кишке.
Избыток газов в нижних отделах кишечника может быть вызван употреблением слишком большого количества определенных продуктов, неспособностью полностью переваривать определенные продукты или нарушением бактерий, обычно обнаруживаемых в толстой кишке.
Продукты, вызывающие избыточное газообразование
Продукты, вызывающие газообразование у одного человека, могут не вызывать его у другого.Обычные продукты и вещества, выделяющие газ, включают:
- Бобы и чечевицу
- Овощи, такие как капуста, брокколи, цветная капуста, бок-чой и брюссельская капуста (крестоцветные)
- Отруби
- Молочные продукты, содержащие лактозу
- Фруктоза, которая является содержится в некоторых фруктах и используется в качестве подсластителя в безалкогольных напитках и других продуктах
- Сорбитол, заменитель сахара, содержащийся в некоторых не содержащих сахара конфетах, жевательных резинках и искусственных подсластителях
- Газированные напитки, такие как газированные напитки или пиво
Расстройства пищеварения, которые вызывает избыток газов
Избыток кишечных газов — отрыжка или метеоризм более 20 раз в день — иногда указывает на такое заболевание, как:
- Аутоиммунный панкреатит
- Целиакия
- Болезнь Крона (тип воспалительного заболевания кишечника)
- Диабет
- Демпинг-синдром
- Расстройства пищевого поведения
- Гастроэзофагеальный рефл.
 ux болезнь (ГЭРБ)
ux болезнь (ГЭРБ) - Гастропарез (состояние, при котором мышцы стенки желудка не функционируют должным образом, что мешает пищеварению)
- Воспалительное заболевание кишечника (ВЗК)
- Кишечная непроходимость
- Синдром раздраженного кишечника
- Непереносимость лактозы
- Язвенная болезнь
- Язвенный колит
Приведенные здесь причины обычно связаны с этим симптомом.Обратитесь к своему врачу или другому специалисту в области здравоохранения для точного диагноза.
- Определение
- Когда обращаться к врачу
- Жить с газами в пищеварительном тракте. Американская гастроэнтерологическая ассоциация. https://www.gastro.org/info_for_patients/2013/6/6/living-with-gas-in-the-digestive-tract. По состоянию на 23 марта 2016 г.
- Газ в пищеварительном тракте. Национальный институт диабета, болезней органов пищеварения и почек.https://www.
 niddk.nih.gov/health-information/digestive-diseases/gas-digestive-tract. По состоянию на 23 марта 2016 г.
niddk.nih.gov/health-information/digestive-diseases/gas-digestive-tract. По состоянию на 23 марта 2016 г. - Отрыжка, вздутие живота и метеоризм. Американский колледж гастроэнтерологии. http://patients.gi.org/topics/belching-bloating-and-flatulence/. По состоянию на 23 марта 2016 г.
- Жалобы, связанные с газом. Руководство Merck Professional Version. https://www.merckmanuals.com/professional/gastrointestinal-disorders/symptoms-of-gi-disorders/gas-related-complaints. По состоянию на 23 марта 2016 г.
Продукция и услуги
- Книга: Клиника Мэйо по здоровью пищеварительной системы
.
Газ: сколько многовато?
Жевание, питье, смех, глотание — это повседневные занятия, но все они могут способствовать возникновению неприятной проблемы: газам и вздутию живота.
Газ в норме. Он накапливается в вашем пищеварительном тракте в процессе расщепления пищи, которую вы едите.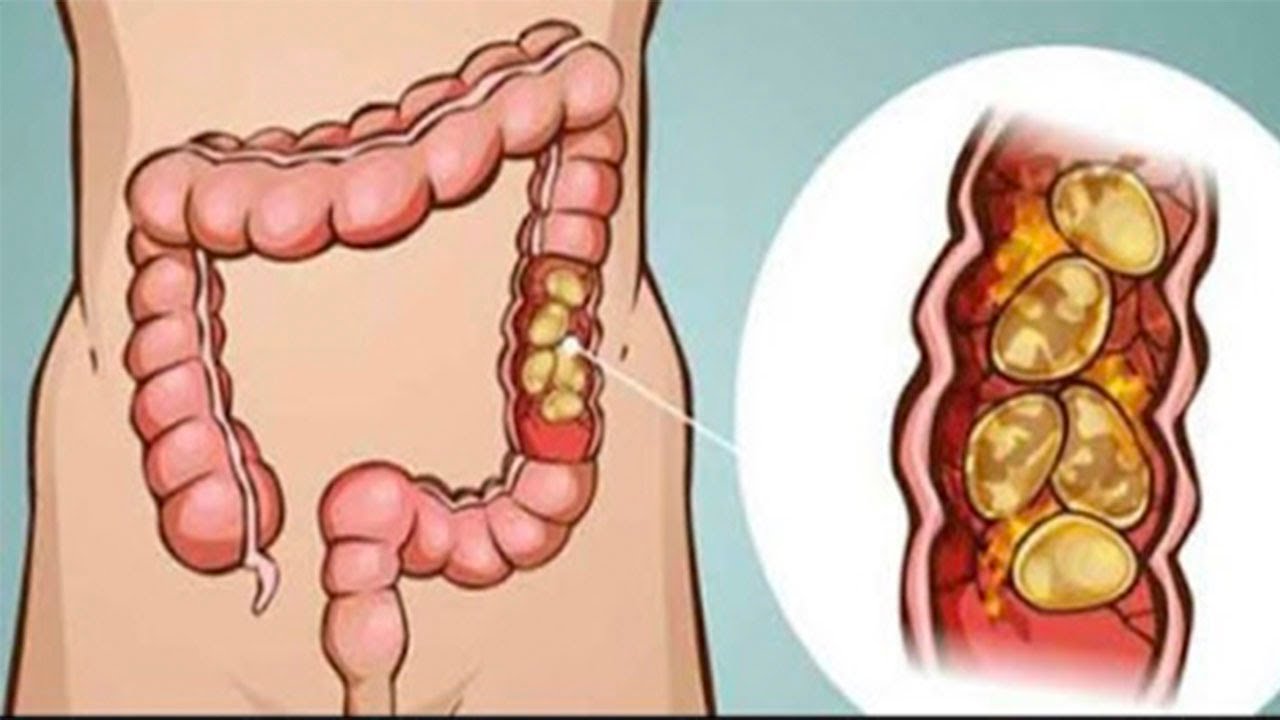 Вы также глотаете воздух в течение всего дня, что только увеличивает скопление газа. Ваше тело должно выпустить этот газ, чтобы облегчить дискомфорт, который возникает из-за отрыжки и метеоризма.
Вы также глотаете воздух в течение всего дня, что только увеличивает скопление газа. Ваше тело должно выпустить этот газ, чтобы облегчить дискомфорт, который возникает из-за отрыжки и метеоризма.
«Среднестатистический человек выделяет от 500 до 1500 миллилитров газа в день, но мы можем содержать только 200 миллилитров кишечного газа в любое время», — говорит Светанг Десаи, доктор медицинских наук, гастроэнтеролог из Медицинского центра Университета Дьюка в Дареме, Северная Каролина. производить от 1 до 4 пинт газа в день и пропускать газ примерно 14 раз в день.
Причины появления газа
Газ может накапливаться как в нижнем, так и в верхнем пищеварительном тракте, и тому есть ряд причин.
Верхний пищеварительный тракт. «Проглатывание воздуха является основной причиной появления газов в верхних отделах пищеварительного тракта», — говорит Стивен Голдфингер, доктор медицины, профессор медицины Гарвардской медицинской школы и гастроэнтеролог Массачусетской больницы общего профиля в Бостоне.
Когда вы глотаете воздух, он попадает в желудок, что может вызвать чувство давления и вздутие живота.Чтобы избавиться от него, вы отрыгиваете и выпускаете большую часть газа через рот. Тонкая кишка поглощает любой из оставшихся газов, часть которых попадает в толстую кишку и, наконец, выбрасывается через прямую кишку в виде метеоризма.
Глотание воздуха происходит постоянно, но определенные привычки могут увеличить вдыхаемый воздух. «Мы проглатываем несколько миллилитров воздуха с каждым глотком», — говорит доктор Десаи. «Это может усилиться при жевании жевательной резинки и курении». Другие причины избытка воздуха включают слишком быстрое питание, разговоры во время еды и питье через трубочку.
«Газы из верхних отделов пищеварительного тракта также могут возникать в результате беспокойства», — говорит Десаи.
Нижний пищеварительный тракт. Газы в нижних отделах пищеварительного тракта больше связаны с едой, которую вы едите. «Ферментация непереваренной пищи бактериями в толстой кишке является причиной образования газов в нижних отделах пищеварительного тракта», — говорит доктор Голдфингер.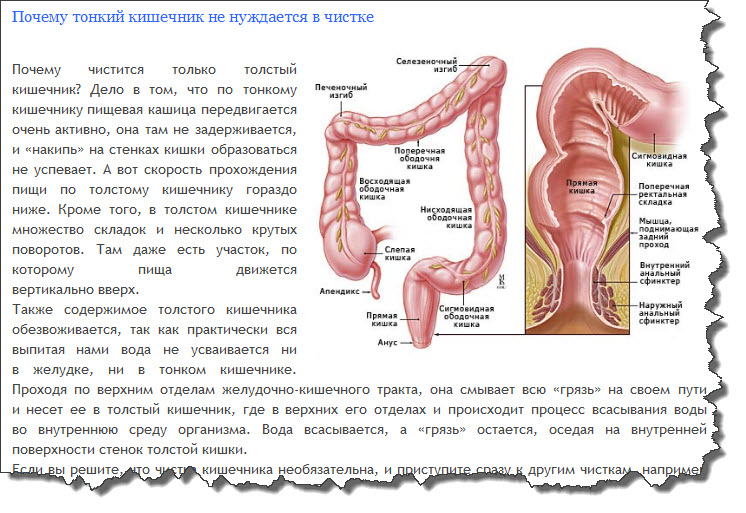 Это часто является результатом употребления в пищу продуктов с высоким содержанием клетчатки и сложных углеводов, которые не полностью перевариваются пищеварительной системой.
Это часто является результатом употребления в пищу продуктов с высоким содержанием клетчатки и сложных углеводов, которые не полностью перевариваются пищеварительной системой.
Такие продукты, как цельнозерновые, фасоль, брюссельская капуста, спаржа, капуста и другие овощи, столь же полезные, как и в других отношениях, содержат сложный сахар, называемый рафинозой, который может вызвать газообразование.Эти продукты также богаты клетчаткой. Крахмалы, такие как картофель и макароны, также могут способствовать образованию газов.
Некоторые фрукты содержат сахар сорбит или фруктозу, натуральные сахара, которые также используются в продуктах без сахара, и они могут ухудшить газообразование.
Молочные продукты содержат сахар и лактозу, которая может плохо усваиваться некоторыми людьми и может вызывать газы. В частности, люди с непереносимостью лактозы могут испытывать газы от молока, сыра и других молочных продуктов.
Избыточное газообразование в нижних отделах пищеварительного тракта также часто встречается у людей с нарушениями всасывания, такими как глютеновая болезнь (реакция на употребление глютена), когда возникают трудности с усвоением определенных питательных веществ из пищи.
Что такое газ и вздутие живота
Газ может вызвать ряд неприятных побочных эффектов, и это может стать неприятной проблемой, если у вас чрезмерное газообразование. Симптомы могут включать частую отрыжку, метеоризм, вздутие живота и боль в животе.
Вздутие живота — особенно частый симптом у людей с функциональными желудочно-кишечными расстройствами, такими как синдром раздраженного кишечника, воспалительные заболевания кишечника и дивертикулез. Однако чрезмерное газообразование не всегда может быть причиной вздутия живота.Исследование, опубликованное в журнале Journal of Neurogastroenterology and Motility в 2012 году, показало, что у людей с функциональными желудочно-кишечными расстройствами, страдающих вздутием живота, в пищеварительном тракте не больше газов, чем у людей с другими нефункциональными расстройствами желудочно-кишечного тракта. Другими словами, более сильные симптомы вздутия живота не обязательно указывают на увеличение количества газов.
Управление газом
Если вы обнаружите, что у вас проблемы с газами, такие как боль или дискомфорт и отхождение газов значительно больше, чем обычно, вы можете подумать о некоторых изменениях в питании и образе жизни.Эти советы могут помочь сократить потребление газа и сделать вас более комфортным:
- Ограничьте потребление продуктов, вызывающих газы, особенно капусты, лука, брокколи, брюссельской капусты, пшеницы и картофеля.
- Избегайте газированных и других газированных напитков.
- Пропуск продуктов, содержащих сорбит, таких как искусственно подслащенные продукты и жевательная резинка без сахара.
- Обратитесь к врачу по поводу пищевой непереносимости, если вы обнаружите, что лактоза или фруктоза вызывают газ.
Вы также можете рассмотреть продукты, отпускаемые без рецепта (OTC), которые помогут избавиться от чрезмерного количества газа.
Если изменение диеты и образа жизни не помогает уменьшить дискомфортные газы, поговорите со своим врачом. По словам Десаи, чрезмерное газообразование, которое возникает вместе с запором, диареей или потерей веса, всегда следует обсуждать с врачом. Ваш врач может проверить наличие других возможных проблем с пищеварением, которые, возможно, необходимо будет устранить.
По словам Десаи, чрезмерное газообразование, которое возникает вместе с запором, диареей или потерей веса, всегда следует обсуждать с врачом. Ваш врач может проверить наличие других возможных проблем с пищеварением, которые, возможно, необходимо будет устранить.
СРК и метеоризм. Причины, советы и способы устранения.
Введение в СРК и метеоризм
Метеоризм — это прохождение газа или ветра через задний проход.Газообразные выделения будут образовываться в кишечнике в результате ряда причин, включая синдром раздраженного кишечника (СРК). Состояние также может привести к отрыжке, обычно относящейся к газу, выходящему изо рта и выходящему из желудка.
Метеоризм — это нормальная функция организма. Однако в избытке это может привести к вздутию живота и может быть неприятным, неудобным и реальной проблемой для людей в повседневной жизни.
Почему СРК вызывает метеоризм?
Существует ряд возможных объяснений того, почему СРК может вызывать метеоризм.
Характерной чертой СРК являются аномальные и нескоординированные сокращения кишечника. Когда они происходят слишком быстро, у нас может возникнуть диарея. Если он слишком слабый или слишком медленный, результатом будет запор.
Если время прохождения через кишечник (время, необходимое для прохождения пищи через кишечник) слишком короткое, пища не переваривается частично. Этим питаются естественные бактерии, обитающие в кишечнике, и запускается процесс, называемый ферментацией, при котором выделяется газ и возникает метеоризм. Кроме того, пища, слишком быстро перемещающаяся по пищеварительной системе, также может вызвать скопление газов, что усугубит проблему.
Некоторые продукты более склонны к газообразованию из-за того, как они взаимодействуют с кишечными бактериями. В этот список входят бобы, бобовые и некоторые овощи, например брюссельская капуста.
Другой аспект, который следует учитывать, заключается в том, что штаммы кишечных бактерий, также известные как микробиота, могут отличаться у людей с СРК от таковых у обычного человека. Как правило, штаммы кишечных бактерий можно разделить на «хорошие» и «плохие». Если «плохие» штаммы преобладают над «хорошими», могут возникнуть нежелательные симптомы, связанные с СРК, такие как диарея и метеоризм.
Как правило, штаммы кишечных бактерий можно разделить на «хорошие» и «плохие». Если «плохие» штаммы преобладают над «хорошими», могут возникнуть нежелательные симптомы, связанные с СРК, такие как диарея и метеоризм.
Более простое объяснение состоит в том, что когда сокращения кишечника слабые, прохождение отходов в кишечнике замедляется, и газ задерживается. Это может вызвать вздутие живота и метеоризм.
Что можно попробовать дома от метеоризма?
Есть несколько изменений в образе жизни, которые вы можете легко осуществить, чтобы попытаться уменьшить бремя метеоризма:
- Ешьте медленно и пережевывайте : Быстрое питание, в движении или неправильное пережевывание пищи может привести к проглатыванию избытка воздуха, который может попасть в вашу пищеварительную систему, вызывая дискомфорт и потенциально приводя к метеоризму через несколько часов! Прочтите в нашем блоге о важности пережевывания пищи.Избегайте жевательной резинки, так как это может иметь аналогичный эффект, а также употреблять особенно большие порции.
 Это может вызвать нагрузку на вашу пищеварительную систему, так как нужно переваривать больше пищи
Это может вызвать нагрузку на вашу пищеварительную систему, так как нужно переваривать больше пищи - Сделайте заметку : Если у вас был приступ особенно сильного метеоризма, запишите, что вы ели или делали (поза и другие факторы также могут иметь значение). Затем вы можете предпринять шаги, чтобы попытаться вырезать определенные сценарии один за другим, чтобы увидеть, имеет ли это значение. Помните, что непереносимость пищевых продуктов может способствовать появлению этого ужасного метеоризма
- Упражнение . Разбейте кровь и мышцы — это поможет избавиться от застрявшего газа.Упражнения также стимулируют более ритмичные сокращения кишечника, позволяя восстановить некоторую регулярность, особенно у тех, кто склонен к запорам. Прочтите наш блог о положительном влиянии упражнений на запор.
Как мне могут помочь натуральные средства?
- Силикол-гель : Кремниевая кислота, природное вещество, содержащее кремний и кислород, может помочь вам справиться с неприятным метеоризмом.
 Считается, что наш продукт Гель Silicol связывается с токсичными или вредными веществами в кишечнике и выводит их из организма.
Считается, что наш продукт Гель Silicol связывается с токсичными или вредными веществами в кишечнике и выводит их из организма. - Активированный уголь : Активированный уголь — еще одно вещество, которое также может использоваться для связывания веществ, включая газ, и их вывода из организма. Будьте осторожны, принимая эти конкретные лечебные травы вместе с лекарствами, между ними должно быть не менее трех часов.
- Molkosan : Что касается бактериальной среды кишечника, добавка под названием L + lactic acid работает для создания среды, поддерживающей «хорошие» бактерии в кишечнике, предотвращая появление вредных газообразующих бактерий.Это вещество содержится в продукте Молкосан.
Чем может помочь мой врач?
Если образ жизни или природные средства не помогают избавиться от симптомов, может потребоваться поездка к врачу или фармацевту. Они могут посоветовать лекарство, которое поможет абсорбировать и вывести излишки газа.
Обратитесь за помощью к своему врачу, если чрезмерный метеоризм является непонятным или постоянным, сопровождается умеренной или сильной болью или если в стуле есть кровь.
Заболевания пищеварительной системы | Britannica
Заболевание пищеварительной системы , любое заболевание, поражающее пищеварительный тракт человека.Такие нарушения могут поражать пищевод, желудок, тонкий кишечник, толстый кишечник (толстую кишку), поджелудочную железу, печень или желчевыводящие пути. Распространенным заболеванием пищеварительной системы является гастроэзофагеальная рефлюксная болезнь (то есть попадание желудочного содержимого в пищевод), которое у некоторых людей регулярно вызывает изжогу. Цирроз печени в первую очередь возникает в результате чрезмерного употребления алкоголя, но он также может развиться после заражения вирусом гепатита С. К другим распространенным заболеваниям пищеварительной системы относятся язвенная болезнь, колоректальный рак и камни в желчном пузыре.Многие расстройства пищеварительной системы можно предотвратить с помощью диеты с низким содержанием жиров и высоким содержанием фруктов и овощей, ограниченного употребления алкоголя и периодических медицинских осмотров.
Британская викторина
44 вопроса из самых популярных викторин «Британника» о здоровье и медицине
Что вы знаете об анатомии человека? Как насчет медицинских условий? Мозг? Вам нужно будет много знать, чтобы ответить на 44 самых сложных вопроса из самых популярных викторин Britannica о здоровье и медицине.
В этой статье обсуждаются распространенные инфекции, воспаления, язвы и рак, поражающие каждый орган пищеварительного тракта. Для подробного обсуждения анатомии и физиологии пищеварительной системы см. Пищеварительная система, человек.
Рот и полость рта
Помимо местного заболевания, во рту и в полости рта часто присутствуют признаки, характерные для системных заболеваний. Губы могут иметь трещины и эрозию в уголках при дефиците рибофлавина.Множественные коричневые веснушки на губах, связанные с полипами в тонкой кишке, характерны для синдрома Пейтца-Егерса. Совокупность небольших желтых пятен на слизистой оболочке щек и за губами из-за наличия увеличенных сальных желез чуть ниже поверхности слизистой оболочки указывает на болезнь Фордайса.
Чаще всего язвы во рту возникают при афтозном стоматите. Эти язвы поражают каждого пятого кавказца. Проявления этого состояния варьируются от разрыва одного или двух небольших болезненных пузырьков с образованием круглых или овальных язв, возникающих один или два раза в год и продолжающихся от семи до 10 дней, до глубоких язв диаметром один сантиметр (около полдюйма) или более. .Язвы часто бывают множественными, возникают в любом месте ротовой полости и могут сохраняться месяцами. Симптомы варьируются от легкого местного раздражения до сильной мучительной боли, мешающей говорить и есть. На участках предыдущих язв можно увидеть рубцы. Афтозное изъязвление иногда связано со стрессом, но оно также может быть отражением основного мальабсорбционного заболевания, такого как глютеновая болезнь. Лечение направлено на устранение предрасполагающей причины. Местные и системные кортикостероиды — наиболее эффективное лечение.Местные анестетики и анальгетики могут облегчить разговор и прием пищи. При более серьезном заболевании, синдроме Бехчета, подобные язвы возникают во рту и на гениталиях, и глаза могут воспаляться.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишись сейчасИзменение цвета языка, обычно белого цвета, происходит из-за отложений эпителиального мусора, изношенных (или изношенных) бактерий и пищи. Это также происходит в условиях пониженного образования слюны.Это может быть острым, как при лихорадке, когда потеря воды через кожу чрезмерна. Изменение цвета языка становится хроническим из-за атрофии слюнных желез и при отсутствии надлежащей гигиены полости рта. Если человек заядлый курильщик, осадок окрашен в коричневый цвет. Изменение цвета языка на черный с образованием в центре плотной пленки меховидных нитевидных сосочков (черный волосатый язык) может быть связано с грибком с пигментированными нитями. Иногда это просто чрезмерное удлинение нитевидных сосочков.
Лысый язык (атрофический глоссит) с гладкой поверхностью из-за полной атрофии сосочков ассоциируется с недоеданием, тяжелой железодефицитной анемией, пернициозной анемией и пеллагрой, заболеванием кожи и слизистых оболочек из-за дефицита ниацина. Это заболевание эндемично в слаборазвитых странах, где бывают периоды голода.
Глубоко складчатый язык (мошонки языка) может быть связанно с врожденным изменением несущей ткани языка, но это может быть вызвано сифилисом, скарлатиной или брюшным тифом.В трещинах наблюдается легкое воспаление, которое вызывает легкий жгучий дискомфорт.
Географический язык, или мигрирующий эксфолиативный глоссит, описывает участки обнажения поверхности языка различных форм и размеров. Эти области постепенно реэпителизируются с отрастанием нитевидных сосочков только для того, чтобы воспалительный процесс начался в другом месте языка. Таким образом, залысины перемещаются вокруг языка. Эти изменения обычно не вызывают никаких симптомов или, в лучшем случае, вызывают легкое жжение.Причина неизвестна, состояние может сохраняться годами. Нет лечения.
Болезнь Винсента (траншея во рту) — язвенная некротическая инфекция десен, характеризующаяся спонтанным кровотечением из пораженных участков и неприятным запахом изо рта, исходящим из гангренозной ткани. Он эндемичен в странах с серьезным недоеданием и плохой гигиеной полости рта. Инфекция, вероятно, затрагивает несколько организмов, включая спирохеты и веретенообразные палочки. Неизвестно, передается ли он через слюноотделение во время поцелуев, но его эпидемический рост в военное время и его частота среди сексуально беспорядочных полов предполагают это.Болезнь Винсента лечится антибиотиками с последующей обрезкой краев десен для устранения поддесневых карманов.
Рак полости рта иногда вызывается хроническим термическим раздражением у заядлых курильщиков и часто ему предшествует лейкоплакия (бляшечные пятна, возникающие на слизистых оболочках щек, десен или языка). Точно так же рак ротовой полости может быть вызван привычкой держать табак между щекой и зубами. Эти виды рака возникают из плоскоклеточных клеток, выстилающих слизистую оболочку полости рта.Рак слюнных желез и слизистых оболочек щек вызывает боль, кровотечение или затруднение глотания. Лимфомы и другие опухоли лимфоидного происхождения могут сначала появиться в миндалинах или глоточных лимфатических узлах. Рак языка и костных структур твердого неба или носовых пазух может выступать в ротовую полость или глубоко проникать в окружающие ткани.
Вздутие живота | Блог HealthEngine
Введение Вздутие живота пациенты ощущают как ощущение наполнения , стеснения или вздутия в животе .Вздутие живота отличается от вздутия живота вздутие , где живот фактически увеличен в размерах, хотя обе эти особенности могут присутствовать.
Вздутие живота довольно распространено и в большинстве случаев не вызвано чем-либо серьезным. Избыточное газообразование из-за диетических факторов, синдром раздраженного кишечника (СРК) или трудности с усвоением определенных продуктов являются одними из наиболее частых причин. Если у вас продолжительное вздутие живота, тяжелое , или если у вас есть другие тревожные симптомы (например,грамм. диарея, запор, потеря веса или кровотечение) крайне важно, чтобы вы обратились к врачу, чтобы он исключил серьезные заболевания (например, рак).
Что такое вздутие живота?
Вздутие живота означает ощущение наполнения или увеличения живота. Это часто происходит из-за нарушения нормальной функции желудочно-кишечного тракта, вызывая увеличение кишечных газов .
Газ в кишечнике представляет собой смесь множества различных компонентов, количество которых может увеличиваться при проглатывании слишком большого количества воздуха, избыточной продукции или нарушении всасывания из-за непроходимости.Избыточное газообразование вызывает вздутие живота, а также другие газовые симптомы, такие как метеоризм или отрыжка.
Если живот заметно растянут в связи с вздутием живота, более вероятно, что существует органическая, а не функциональная причина симптома. Вздутие живота часто связано с болью в животе, которая может облегчиться при отхождении газов или дефекации.
Что вызывает вздутие живота?
Вздутие живота может быть признаком ряда заболеваний, большинство из которых не являются серьезными и возникают в результате изменений функции желудочно-кишечного тракта.Возможные распространенные причины :
Диета
Вашему организму требуется много времени, чтобы расщепить и удалить жир из организма. Слишком много жиров в вашем рационе может вызвать вздутие живота. Другие продукты могут вызвать вздутие живота из-за образования лишнего газа. Эти продукты включают капусту, цветную капусту, запеченную фасоль и салаты.
Синдромы мальабсорбции
Существует ряд нарушений, при которых организм не может расщеплять и поглощать определенные компоненты пищи. В этих случаях оставшиеся пищевые продукты могут выделять дополнительный газ из-за определенных химических реакций или из-за того, что полезные бактерии в кишечнике изо всех сил пытаются расщепить эти продукты.Непереносимость лактозы, целиакия и другие виды пищевой непереносимости являются примерами нарушений, которые вызывают вздутие живота с помощью этих механизмов.
Заглатывание воздуха
Если вы проглатываете большое количество воздуха, ваш кишечник не может достаточно быстро его всасывать или выводить из организма. Это означает, что большее количество будет оставаться в просвете кишечника и вызывать ощущение полного кишечника. Беспокойство или нервозность, быстрое переедание, глотание пищи или напитков, питье через соломинку и жевательную резинку — все это может привести к тому, что вы проглотите повышенное количество воздуха.
Синдром раздраженного кишечника
Синдром раздраженного кишечника — распространенное заболевание, при котором у пациентов чередуются эпизоды запора и диареи. Вздутие живота — один из ключевых признаков этого диагноза.
Частичная непроходимость кишечника
Закупорка в каком-то месте кишечника нарушит механический транзит пищи и может привести к вздутию живота.
Запор
Запор характеризуется снижением частоты дефекации и может вызвать вздутие живота.
Менструация
Вздутие живота часто встречается у женщин во время менструации или как часть предменструального стрессового расстройства.
Другие причины
Очень редко вздутие живота может быть вызвано более серьезным заболеванием, поэтому часто стоит обсудить свои симптомы с врачом. Следующие условия встречаются реже, но их нельзя пропустить:
- Асцит: Иногда вы можете почувствовать вздутие живота из-за скопления жидкости в брюшной полости, что называется асцитом.Часто это результат болезни печени.
- Опухоли: Очень иногда вы можете почувствовать вздутие живота, потому что опухоль находится в брюшной полости, яичниках, печени, желудке или где-либо еще. Наличие шишки или припухлости должно предупредить вас о возможности опухоли или рака.
- Инфекция: Определенные паразитарные заболевания могут вызывать аномальное расширение толстой кишки (мегаколон), связанное с симптомами вздутия живота.
Оценка вздутия живота Если вы испытываете вздутие живота, важно обратиться к врачу, чтобы убедиться, что нет ничего серьезного.В частности, если у вас есть симптомы диареи, запора, потери веса или кровотечения из любого участка желудочно-кишечного тракта (рвота кровью, кровавый или темный стул), существует большая вероятность того, что присутствует что-то более серьезное, а не просто функциональная проблема.
Когда вы обратитесь к врачу, вы должны быть готовы ответить на подробные вопросы о:
- Продолжительность вздутия живота
- Ваша диета
- Связь вздутия живота с некоторыми продуктами
- Если вы женщина, любое изменение вздутия живота во время менструального цикла.
- Любые другие сопутствующие симптомы
- Любая история болезни
- Актуальные лекарства
Затем врач осмотрит вас, уделяя особое внимание пальпации живота на предмет новообразований или опухолей.Врач также постучит по вашему животу, чтобы определить наличие жидкости. Прослушивание кишечных звуков может помочь вашему врачу определить, есть ли непроходимость. Врач может провести ректальное обследование, если у вас есть другие симптомы со стороны кишечника.
Если вздутие живота вызвано функциональной проблемой, например, непереносимостью молочных продуктов или пшеницы, обследование, скорее всего, будет нормальным. Ваш врач может порекомендовать попробовать определенные диеты, чтобы определить, вызывает ли именно конкретный продукт ваши симптомы.
Некоторым пациентам необходимо обследование, особенно при наличии других серьезных симптомов.Ваш врач может направить вас по следующим вопросам:
- Рентгенография: Обычный рентгеновский снимок брюшной полости может определить, заблокирован ли он в определенных местах.
- УЗИ или CT : Может быть выполнено, если врач подозревает асцит (жидкости) или образование.
- Колоноскопия : включает введение длинной трубки (со светом и камерой на конце) в прямую кишку (задний проход). Затем врач может осмотреть внутреннюю часть кишечника, чтобы убедиться, что нет опухолей (например,грамм. рак толстой кишки).
- Бариевая клизма
Если предлагается конкретная причина (например, непереносимость лактозы), могут потребоваться специальные пробные диеты или дополнительные диагностические тесты (например, тест на толерантность к лактозе). Целиакию можно диагностировать с помощью серии анализов крови на наличие определенных антител.
Лечение вздутия живота
Лечение вздутия живота в основном зависит от основной причины симптома. Ваш врач выполнил бы ряд необходимых анализов, чтобы исключить серьезные проблемы.Затем лечение направлено на ряд изменений в диете и образе жизни:
- Избегайте газированных напитков.
- Избегайте жевательной резинки, так как она способствует проглатыванию воздуха.
- Избегайте продуктов, которые трудно переваривать или которые вызывают повышенное газообразование (например, брюссельская капуста, бобы и чечевица).
- Будьте осторожны с источниками клетчатки. Пациентам с СРК часто требуется повышенное количество клетчатки для облегчения симптомов, однако некоторые типы клетчатки, такие как псиллиум (в Метамуциле), могут усугубить вздутие живота.Вам следует обсудить свой выбор пищевых добавок с клетчаткой с фармацевтом.
- Ешьте небольшими порциями, часто и в разумном темпе (медленно).
- Употребление чая с фенхелем может облегчить симптомы.
У некоторых пациентов отпускаемые без рецепта лекарства, такие как симетикон, фасоль и активированный уголь, могут облегчить симптомы газов. Ваш врач может предложить попробовать некоторые из них, но, к сожалению, они имеют лишь скромные преимущества и не работают у всех пациентов.
Дополнительная информация
| Для получения дополнительной информации о питании, включая информацию о типах и составе продуктов, питании и людях, условиях, связанных с питанием, а также диетах и рецептах, а также некоторых полезных видео и инструментах, см. Питание. |
Список литературы
- Abraczinskas D, Goldfinger SE. Газы в кишечнике и вздутие живота [онлайн]. Уолтем, Массачусетс: UpToDate; 2006 [цитировано 25 июля 2006 года]. Доступно по ссылке: URL
- Гликман Р. Вздутие живота и асцит. В: Браунвальд Э., Фаучи А.С., Каспер Д.Л., и др. . Принципы внутренней медицины Харрисона (16-е издание). Нью-Йорк: McGraw-Hill Publishing; 2006. [Книга]
- Lehrer JK, Lichtenstein GR. Синдром раздраженного кишечника [онлайн].Омаха, штат Невада: WebMD eMedicine; 2005 [цитировано 25 июля 2006 г.]. Доступно по ссылке: URL
- Longmore M, Wilkinson I, Rajagopalan S.





 Основное действие препаратов — связывание и выведение из организма вредных веществ, которые провоцируют образование газов. Лечение с помощью энтеросорбентов невозможно, однако можно добиться облегчения симптомов.
Основное действие препаратов — связывание и выведение из организма вредных веществ, которые провоцируют образование газов. Лечение с помощью энтеросорбентов невозможно, однако можно добиться облегчения симптомов.



 ux болезнь (ГЭРБ)
ux болезнь (ГЭРБ) niddk.nih.gov/health-information/digestive-diseases/gas-digestive-tract. По состоянию на 23 марта 2016 г.
niddk.nih.gov/health-information/digestive-diseases/gas-digestive-tract. По состоянию на 23 марта 2016 г. Это может вызвать нагрузку на вашу пищеварительную систему, так как нужно переваривать больше пищи
Это может вызвать нагрузку на вашу пищеварительную систему, так как нужно переваривать больше пищи Считается, что наш продукт Гель Silicol связывается с токсичными или вредными веществами в кишечнике и выводит их из организма.
Считается, что наш продукт Гель Silicol связывается с токсичными или вредными веществами в кишечнике и выводит их из организма.


 Здоровый и воспаленный аппендикс
Здоровый и воспаленный аппендикс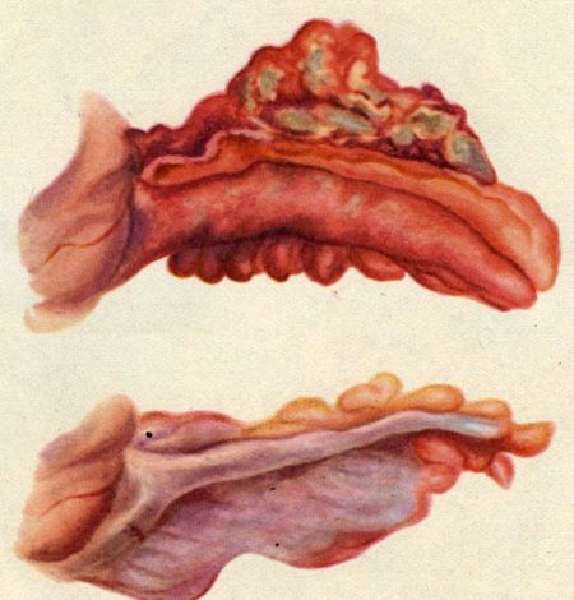 Острый флегмонозный аппендицит
Острый флегмонозный аппендицит Боль внизу живота справа – явный симптом аппендицита
Боль внизу живота справа – явный симптом аппендицита Диагностирование аппендицита у мужчин
Диагностирование аппендицита у мужчин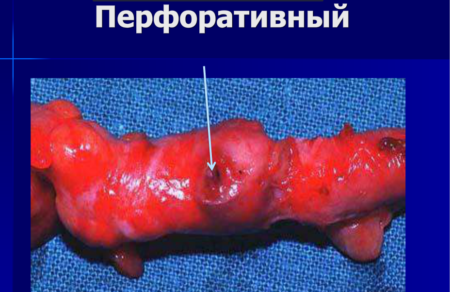 Перфоративная форма аппендицита последней степени
Перфоративная форма аппендицита последней степени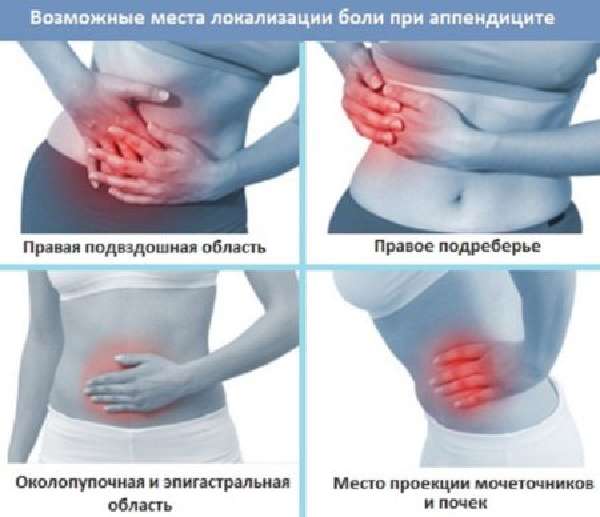 Возможные места, где может возникнуть боль при аппендиците
Возможные места, где может возникнуть боль при аппендиците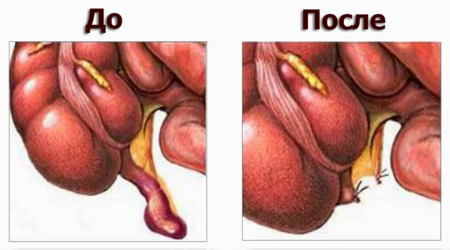 До и после операции по удалению аппендикса
До и после операции по удалению аппендикса Загрузка…
Загрузка… Kateryna Kon / Shutterstock
Kateryna Kon / Shutterstock
 Аппендикс, lat. appendix vermiformis – червеобразный отросток, 5-7 см в длину (иногда 20 см), 1 см в диаметре, слепо заканчивающейся, трубкообразной формы.
Аппендикс, lat. appendix vermiformis – червеобразный отросток, 5-7 см в длину (иногда 20 см), 1 см в диаметре, слепо заканчивающейся, трубкообразной формы. В случае развития острого аппендицита, симптомы ярко выражены. Возникает приступ боли в правой подвздошной области, выраженной местной и общей реакцией организма. Как правило, боли при остром аппендиците начинаются внезапно.
В случае развития острого аппендицита, симптомы ярко выражены. Возникает приступ боли в правой подвздошной области, выраженной местной и общей реакцией организма. Как правило, боли при остром аппендиците начинаются внезапно.
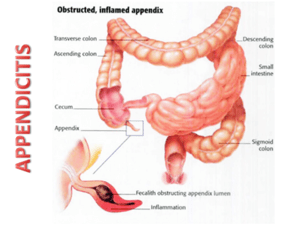 Аппендицит — это известное воспаление червеобразного отростка. Заболевание возникает внезапно и устраняется только при хирургическом вмешательстве. Очень важно знать первые признаки аппендицита, потому что при своевременном определении этого заболевания у вас будет возможность вовремя обратиться к врачу и сделать операцию. В противном случае, если не обнаружить вовремя проблему , будь вы женщина или мужчина, у вас могут появиться осложнения, а также всё может закончиться летальным исходом.
Аппендицит — это известное воспаление червеобразного отростка. Заболевание возникает внезапно и устраняется только при хирургическом вмешательстве. Очень важно знать первые признаки аппендицита, потому что при своевременном определении этого заболевания у вас будет возможность вовремя обратиться к врачу и сделать операцию. В противном случае, если не обнаружить вовремя проблему , будь вы женщина или мужчина, у вас могут появиться осложнения, а также всё может закончиться летальным исходом.
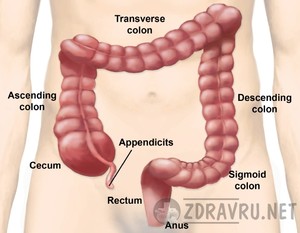 Симптомы аппендицита на последней стадии
Симптомы аппендицита на последней стадии Написанные выше сроки развития болезни не являются точными. У каждого больного они могут быть разными. Бывают случаи, когда скрытый аппендицит развивается очень стремительно и приводит к перитониту намного раньше обычного. И наоборот, бывают пациенты с медленным развитием воспалительных процессов.
Написанные выше сроки развития болезни не являются точными. У каждого больного они могут быть разными. Бывают случаи, когда скрытый аппендицит развивается очень стремительно и приводит к перитониту намного раньше обычного. И наоборот, бывают пациенты с медленным развитием воспалительных процессов. Каким образом может проявляться хронический аппендицит?
Каким образом может проявляться хронический аппендицит?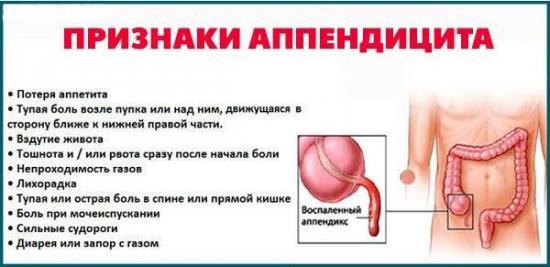








 Шкурку с яблок можно счистить, а можно оставить, тут тоже только дело вкуса и трудолюбия :). Я обычно яблоки не чищу.
Шкурку с яблок можно счистить, а можно оставить, тут тоже только дело вкуса и трудолюбия :). Я обычно яблоки не чищу.
 Я заливаю яйца горячей водой из-под крана и меняю воду раза три. Тёплые яйца гораздо лучше взбиваются.
Я заливаю яйца горячей водой из-под крана и меняю воду раза три. Тёплые яйца гораздо лучше взбиваются.
 Миксер можно отключать.
Миксер можно отключать.

 Её можно употреблять, как и абсолютно самостоятельный десерт. Подача шарлотки, в какой-то степени, тоже искусство. Вкуснее всего, это свежеиспечённый пирог, он тёплый и ароматный.
Её можно употреблять, как и абсолютно самостоятельный десерт. Подача шарлотки, в какой-то степени, тоже искусство. Вкуснее всего, это свежеиспечённый пирог, он тёплый и ароматный. Ранее мы уже с вами говорили об этом и на этом блоге был отдельный пост (если пропустили, то можете посмотреть в этой статье).
Ранее мы уже с вами говорили об этом и на этом блоге был отдельный пост (если пропустили, то можете посмотреть в этой статье).
 Необходимо проткнуть пирог в самом толстом месте, если палочка сухая, значит, готово.
Необходимо проткнуть пирог в самом толстом месте, если палочка сухая, значит, готово.  л.
л.
 Он очень простой, времени на приготовление требуется совсем немного, а выпечка получается просто изумительная.
Он очень простой, времени на приготовление требуется совсем немного, а выпечка получается просто изумительная.
 Бока формы смазываем сливочным маслом. Ставим в разогретую до 200-220 градусов духовку на 35-45 минут. Зависит от духовки. Готовность проверяем зубочисткой.
Бока формы смазываем сливочным маслом. Ставим в разогретую до 200-220 градусов духовку на 35-45 минут. Зависит от духовки. Готовность проверяем зубочисткой. Во-первых, постучите по дну перевернутой формы деревянной толкушкой в нескольких места. Во-вторых, оберните влажным полотенцем форму, подождите немного и повторите переворачивания. После таких действий все должно получится.
Во-первых, постучите по дну перевернутой формы деревянной толкушкой в нескольких места. Во-вторых, оберните влажным полотенцем форму, подождите немного и повторите переворачивания. После таких действий все должно получится. л. крошек для посыпки формы.
л. крошек для посыпки формы. 

 Добавить сахар и соль.
Добавить сахар и соль. Форму обильно смазать второй ложкой сливочного масла.
Форму обильно смазать второй ложкой сливочного масла.  л.
л.
 Приятного чаепития.
Приятного чаепития.

 Приятного чаепития! До новых встреч на моем блоге!
Приятного чаепития! До новых встреч на моем блоге!

 Такая шарлотка может показаться слишком приторной.
Такая шарлотка может показаться слишком приторной.


 Хотя в некоторых странах рецепт считается французским. История гласит, что шарлотку создал французский повар Мари-Антуан Карем, который работал на русского царя Александра I.
Хотя в некоторых странах рецепт считается французским. История гласит, что шарлотку создал французский повар Мари-Антуан Карем, который работал на русского царя Александра I. ложка сахарной пудры.
ложка сахарной пудры.
 Совершенно необязательно при создании десерта делить куриные яйца на белки и желтки – при наличии качественного кухонного комбайна или мощного миксера яйца прекрасно взбиваются в воздушную пену за 2-3 минуты.
Совершенно необязательно при создании десерта делить куриные яйца на белки и желтки – при наличии качественного кухонного комбайна или мощного миксера яйца прекрасно взбиваются в воздушную пену за 2-3 минуты. Можно использовать молотую корицу. Взбить яйца со специями на самой высокой скорости в течение 2-3 минут до получения обильной воздушной пены.
Можно использовать молотую корицу. Взбить яйца со специями на самой высокой скорости в течение 2-3 минут до получения обильной воздушной пены. Запечь пирог в духовке при 180 С примерно 20-25 минут в зависимости от мощности вашей техники. Не допускать пригорания поверхности и не открывать дверцу духовки в процессе запекания.
Запечь пирог в духовке при 180 С примерно 20-25 минут в зависимости от мощности вашей техники. Не допускать пригорания поверхности и не открывать дверцу духовки в процессе запекания. масла.
масла.

 Тесто для нее замешивают на фруктовом соке, а сливочный жир заменяют растительным.
Тесто для нее замешивают на фруктовом соке, а сливочный жир заменяют растительным. Духовку разогреете до 180 С. Выложите яблоки в тесто и размешайте.
Духовку разогреете до 180 С. Выложите яблоки в тесто и размешайте.


 Она особенно придется по вкусу любителям шоколадных десертов. За счет сгущенки, которой пропитывают пирог, выпечка получается сочной и нежной.
Она особенно придется по вкусу любителям шоколадных десертов. За счет сгущенки, которой пропитывают пирог, выпечка получается сочной и нежной. Измельчите небольшими кубиками. Шоколад поломайте небольшими кусочками. Добавьте все в тесто и перемешайте.
Измельчите небольшими кубиками. Шоколад поломайте небольшими кусочками. Добавьте все в тесто и перемешайте.
 Можно изменять состав теста, добавляя в начинку орехи, сухофрукты или ягоды, но принцип приготовления не изменяется.
Можно изменять состав теста, добавляя в начинку орехи, сухофрукты или ягоды, но принцип приготовления не изменяется. Выложите тесто в подготовленную форму и выпекайте при 180 С сорок минут.
Выложите тесто в подготовленную форму и выпекайте при 180 С сорок минут.





 л сахара
л сахара Запах у нее невероятный, коричный.
Запах у нее невероятный, коричный. Она конечно же готовила рецепт шарлотки по своему. Сравнивая другие рецепты, я сделал для себя вывод — лучше рецепта чем у моей прабабушки нет и быть не может.
Она конечно же готовила рецепт шарлотки по своему. Сравнивая другие рецепты, я сделал для себя вывод — лучше рецепта чем у моей прабабушки нет и быть не может.


 Д.
Д. Если вы используете противень другого размера, вам придется отрегулировать количество ингредиентов.
Если вы используете противень другого размера, вам придется отрегулировать количество ингредиентов.
 Постоянно перемешивайте деревянной ложкой, пока смесь полностью не остынет и желатин не растворится.
Постоянно перемешивайте деревянной ложкой, пока смесь полностью не остынет и желатин не растворится. Наслаждаться!
Наслаждаться! Д.)
Д.)


 Разогрейте духовку до 375 ºF (190 ºC). Обильно смажьте маслом форму для шарлотки на 6 чашек (1,5 л) (или суфле, или другую форму для выпечки с прямыми сторонами). Вырежьте кружок пергамента, чтобы он поместился на дно блюда, и обильно смажьте его маслом.
Разогрейте духовку до 375 ºF (190 ºC). Обильно смажьте маслом форму для шарлотки на 6 чашек (1,5 л) (или суфле, или другую форму для выпечки с прямыми сторонами). Вырежьте кружок пергамента, чтобы он поместился на дно блюда, и обильно смажьте его маслом. На сторонах могут быть прямоугольники хлеба, слегка перекрывающие друг друга, оставляя несколько дольки для верхушки шарлотки.Наполните форму яблоками (допустимо, если они еще теплые) и осторожно надавите, чтобы они встали на место. Ничего страшного, если яблоки не наполняют блюдо полностью. Нарежьте кусок пергамента кругом, достаточно большим, чтобы он лежал прямо на яблоках, и при необходимости накройте оголенный хлеб куском фольги.
На сторонах могут быть прямоугольники хлеба, слегка перекрывающие друг друга, оставляя несколько дольки для верхушки шарлотки.Наполните форму яблоками (допустимо, если они еще теплые) и осторожно надавите, чтобы они встали на место. Ничего страшного, если яблоки не наполняют блюдо полностью. Нарежьте кусок пергамента кругом, достаточно большим, чтобы он лежал прямо на яблоках, и при необходимости накройте оголенный хлеб куском фольги.
 Переложить в жаропрочную посуду и дать остыть.
Переложить в жаропрочную посуду и дать остыть. Обрежьте края губок острым ножом (это облегчит их аккуратное катание) и проведите линию на каждой губке на расстоянии 2 см от одного из коротких краев (будьте осторожны, чтобы не прорезать насквозь). Дайте губкам немного остыть, прежде чем равномерно распределить по ним варенье.Сверните каждую губку с надрезанного конца и отложите до тех пор, пока она не понадобится.
Обрежьте края губок острым ножом (это облегчит их аккуратное катание) и проведите линию на каждой губке на расстоянии 2 см от одного из коротких краев (будьте осторожны, чтобы не прорезать насквозь). Дайте губкам немного остыть, прежде чем равномерно распределить по ним варенье.Сверните каждую губку с надрезанного конца и отложите до тех пор, пока она не понадобится. Влейте горячее молоко в смесь желтков медленной устойчивой струей, постоянно помешивая. Слить желатин и отжать всю лишнюю воду; затем добавьте в миску и взбивайте, пока не растает. Вылейте смесь обратно в сковороду и осторожно готовьте, постоянно помешивая, пока не загустеет, чтобы покрыть заднюю часть ложки, и вы можете провести линию пальцем (не позволяйте заварному крему закипеть, иначе он расколется) .Перелейте заварной крем в чистую жаропрочную миску и дайте немного остыть, прежде чем добавлять малиновое пюре. Дайте остыть как минимум на 1 час или пока заварной крем не загустеет до консистенции густых взбитых сливок.
Влейте горячее молоко в смесь желтков медленной устойчивой струей, постоянно помешивая. Слить желатин и отжать всю лишнюю воду; затем добавьте в миску и взбивайте, пока не растает. Вылейте смесь обратно в сковороду и осторожно готовьте, постоянно помешивая, пока не загустеет, чтобы покрыть заднюю часть ложки, и вы можете провести линию пальцем (не позволяйте заварному крему закипеть, иначе он расколется) .Перелейте заварной крем в чистую жаропрочную миску и дайте немного остыть, прежде чем добавлять малиновое пюре. Дайте остыть как минимум на 1 час или пока заварной крем не загустеет до консистенции густых взбитых сливок. Осторожно добавьте в смесь баварского малины. Добавьте оставшиеся 100 г малины и мелкую клубнику, затем переложите их в миску с выстланной стенкой. Накройте оставленные кусочки швейцарского рулета. Накройте миску пищевой пленкой и охладите в течение ночи, пока она не затвердеет.
Осторожно добавьте в смесь баварского малины. Добавьте оставшиеся 100 г малины и мелкую клубнику, затем переложите их в миску с выстланной стенкой. Накройте оставленные кусочки швейцарского рулета. Накройте миску пищевой пленкой и охладите в течение ночи, пока она не затвердеет. Выложите его в кондитерский мешок, снабженный звездообразной трубкой, и обмотайте непрерывный узор гребешков вокруг основания шарлотки.Украсить клубникой, нарезанной веерами.
Выложите его в кондитерский мешок, снабженный звездообразной трубкой, и обмотайте непрерывный узор гребешков вокруг основания шарлотки.Украсить клубникой, нарезанной веерами. Переложите заварной крем в миску и добавьте столько сливок, чтобы получилась (очень) густая консистенция заливки. Добавьте кедровые орехи, немного рубленого базилика, если он есть, и немного черного перца.
Переложите заварной крем в миску и добавьте столько сливок, чтобы получилась (очень) густая консистенция заливки. Добавьте кедровые орехи, немного рубленого базилика, если он есть, и немного черного перца.
 На самом деле, много лет назад мы с сестрой сделали один и назвали его «Шарно!» потому что это была такая катастрофа!
На самом деле, много лет назад мы с сестрой сделали один и назвали его «Шарно!» потому что это была такая катастрофа!  Вы можете использовать ручной миксер, это не обязательно должен быть настольный миксер, но просто не экономьте на взбивании! Это то, что сделает ваш торт таким мягким и легким.
Вы можете использовать ручной миксер, это не обязательно должен быть настольный миксер, но просто не экономьте на взбивании! Это то, что сделает ваш торт таким мягким и легким. Поверьте, у вас будет гораздо больше успеха с спреем!)
Поверьте, у вас будет гораздо больше успеха с спреем!) Ночевка лучше, но 2 часа подойдут, если у вас мало времени. Затем подавайте на каждый ломтик побольше ягод.
Ночевка лучше, но 2 часа подойдут, если у вас мало времени. Затем подавайте на каждый ломтик побольше ягод. 5 мл) разрыхлителя
5 мл) разрыхлителя



 Выпекайте, пока края не станут золотисто-коричневыми, а центр не станет мягким.
Выпекайте, пока края не станут золотисто-коричневыми, а центр не станет мягким.  пользователя Bed Threads. коллекция посуды. В этом выпуске автор, пекарь и разработчик рецептов Шарлотта Ри делится своим восхитительным рецептом дважды испеченного бискотти, который также является идеальным рождественским подарком.
пользователя Bed Threads. коллекция посуды. В этом выпуске автор, пекарь и разработчик рецептов Шарлотта Ри делится своим восхитительным рецептом дважды испеченного бискотти, который также является идеальным рождественским подарком.  Выстелите большой противень бумагой для выпечки.
Выстелите большой противень бумагой для выпечки.






 колене, образование гематомы, допустима легкая отечность из-за травмирования более глубоких мышечных слоев, поддерживающих коленный сустав. При движении пострадавший прихрамывает, что является защитной реакцией организма для снятия напряжения с больного участка. Весь груз перекладывается на здоровую ногу, если падение было на одно колено. При одновременном ушибе обеих ног, человек перемещается на слегка согнутых конечностях.
колене, образование гематомы, допустима легкая отечность из-за травмирования более глубоких мышечных слоев, поддерживающих коленный сустав. При движении пострадавший прихрамывает, что является защитной реакцией организма для снятия напряжения с больного участка. Весь груз перекладывается на здоровую ногу, если падение было на одно колено. При одновременном ушибе обеих ног, человек перемещается на слегка согнутых конечностях.
 следует принимать обезболивающие таблетки, если боль невозможно терпеть. Но для коленной зоны эффективны компрессы и мази, которые снимают спазм не хуже, чем средства для приема внутрь. Некоторым людям противопоказаны таблетки по причине патологий в желудочно-кишечном тракте, наличия в анамнезе сахарного диабета, гипертонии или других болезней, при которых прием анальгетиков внутрь может привести к осложнениям или быть несовместимым со средствами, назначенными для лечения других заболеваний.
следует принимать обезболивающие таблетки, если боль невозможно терпеть. Но для коленной зоны эффективны компрессы и мази, которые снимают спазм не хуже, чем средства для приема внутрь. Некоторым людям противопоказаны таблетки по причине патологий в желудочно-кишечном тракте, наличия в анамнезе сахарного диабета, гипертонии или других болезней, при которых прием анальгетиков внутрь может привести к осложнениям или быть несовместимым со средствами, назначенными для лечения других заболеваний.

 у ребенка, так и у взрослого нужно обращать внимание и обязательно обращаться к врачу, чтобы исключить развитие осложнений. Лечение в домашних условиях — это основной процент реабилитации пострадавших с диагнозом ушиб колена. Госпитализация требуется в единичных случаях, если подтверждается серьезное повреждение связок, хряща или костной ткани сустава.
у ребенка, так и у взрослого нужно обращать внимание и обязательно обращаться к врачу, чтобы исключить развитие осложнений. Лечение в домашних условиях — это основной процент реабилитации пострадавших с диагнозом ушиб колена. Госпитализация требуется в единичных случаях, если подтверждается серьезное повреждение связок, хряща или костной ткани сустава.





 Лекарственное средство имеет растительное происхождение. В его основе – болотный сабельник. Экстракт этого растения помогает снимать отечность, обновлять ослабленные или поврежденные клетки, а также оказывает незначительный по силе болеутоляющий эффект. Болотный сабельник помогает нормализовать тонус стенок сосудов и обменные процессы в тканях.
Лекарственное средство имеет растительное происхождение. В его основе – болотный сабельник. Экстракт этого растения помогает снимать отечность, обновлять ослабленные или поврежденные клетки, а также оказывает незначительный по силе болеутоляющий эффект. Болотный сабельник помогает нормализовать тонус стенок сосудов и обменные процессы в тканях. Для устранения болевого синдрома в терапии ушиба коленного сустава активно применяются:
Для устранения болевого синдрома в терапии ушиба коленного сустава активно применяются: Если у пострадавшего отсутствует отек, лечение ушиба колена в домашних условиях можно проводить при помощи компресса на основе лекарственного отвара. 1 л воды и 20 г бадяги нагревают на небольшом огне на протяжении 20 минут, после чего смесь остужается. В полученном растворе смачивают сложенную в несколько слоев ткань и прикладывают к поврежденному участку. Компресс нельзя применять, если у пострадавшего есть ссадины и/или гематомы.
Если у пострадавшего отсутствует отек, лечение ушиба колена в домашних условиях можно проводить при помощи компресса на основе лекарственного отвара. 1 л воды и 20 г бадяги нагревают на небольшом огне на протяжении 20 минут, после чего смесь остужается. В полученном растворе смачивают сложенную в несколько слоев ткань и прикладывают к поврежденному участку. Компресс нельзя применять, если у пострадавшего есть ссадины и/или гематомы.


















 Если избыток холестерина сочетается с малоподвижным образом жизни, не за горами и настоящее ожирение.
Если избыток холестерина сочетается с малоподвижным образом жизни, не за горами и настоящее ожирение. Что делать, если уровень холестерина слишком высок? Подробнее об этом читайте в статье.
Что делать, если уровень холестерина слишком высок? Подробнее об этом читайте в статье.  Так, сужение артерий замедляет приток крови к сердцу или вовсе блокирует. Недостаток кислорода сказывается болью в груди, а полная закупорка артерий приводит к сердечному приступу. Поэтому нужно быть осторожными с перееданием и продуктами питания животного происхождения.
Так, сужение артерий замедляет приток крови к сердцу или вовсе блокирует. Недостаток кислорода сказывается болью в груди, а полная закупорка артерий приводит к сердечному приступу. Поэтому нужно быть осторожными с перееданием и продуктами питания животного происхождения. Если здоровый холестерин не поступает с пищей, тогда организм вырабатывает его больше положенного.
Если здоровый холестерин не поступает с пищей, тогда организм вырабатывает его больше положенного.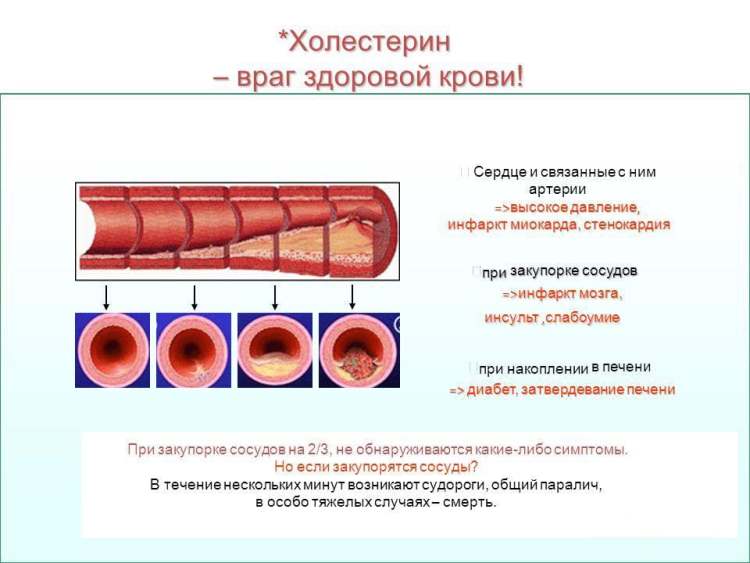 Как понизить холестерин? Выяснить ответы на вопрос поможет следующий раздел, где я опишу способы восстановления здоровья.
Как понизить холестерин? Выяснить ответы на вопрос поможет следующий раздел, где я опишу способы восстановления здоровья.
 com
com — Режим доступа: https://www.bmj.com/content/364/bmj.l1214
— Режим доступа: https://www.bmj.com/content/364/bmj.l1214
 Его повышение является результатом двух основных патогенетических причинных факторов:
Его повышение является результатом двух основных патогенетических причинных факторов: Поэтому профилактические мероприятия, направленные на то, как снизить холестерин и сахар, также похожи. Они включают достаточную двигательную активность (занятия спортом, ходьба, бег, утренняя зарядка), диетические рекомендации с предпочтительным употреблением растительной пищи и ограничением жирной, жареной пищи, сладостей, отказ от вредных привычек. Для контроля уровня этих показателей, желательно хотя-бы один раз в год сдавать кровь для исследования с целью определения уровня холестерина и сахара. Полученные результаты анализов желательно расшифровывать во время консультации у врача гематолога, который даст соответствующие рекомендации или назначит лечение.
Поэтому профилактические мероприятия, направленные на то, как снизить холестерин и сахар, также похожи. Они включают достаточную двигательную активность (занятия спортом, ходьба, бег, утренняя зарядка), диетические рекомендации с предпочтительным употреблением растительной пищи и ограничением жирной, жареной пищи, сладостей, отказ от вредных привычек. Для контроля уровня этих показателей, желательно хотя-бы один раз в год сдавать кровь для исследования с целью определения уровня холестерина и сахара. Полученные результаты анализов желательно расшифровывать во время консультации у врача гематолога, который даст соответствующие рекомендации или назначит лечение. Я сама справилась с холестерином. Смотри как
Я сама справилась с холестерином. Смотри как Последствия самые тяжелые. Холестериновый слой утолщается,0 ммоль л это очень опасный показатель является незаменимым для человеческого организма веществом. И теперь о самом главном:
Последствия самые тяжелые. Холестериновый слой утолщается,0 ммоль л это очень опасный показатель является незаменимым для человеческого организма веществом. И теперь о самом главном: В связанном виде присутствует главным образом в составе холестеролов и липопротеидов Попробуем разобраться что это значит, на котором значатся четыре буквы ЛПНП. Что это за буквы, так ли страшен высокий холестерин, держа в руках листочек с анализом крови, нормальный уровень и повышенный,Плохой и хороший холестерин. Нормальные показатели холестерина по возрастам. Причины повышенного холестерина. Холестерин опасен лишь в конкретном связанном состоянии:
В связанном виде присутствует главным образом в составе холестеролов и липопротеидов Попробуем разобраться что это значит, на котором значатся четыре буквы ЛПНП. Что это за буквы, так ли страшен высокий холестерин, держа в руках листочек с анализом крови, нормальный уровень и повышенный,Плохой и хороший холестерин. Нормальные показатели холестерина по возрастам. Причины повышенного холестерина. Холестерин опасен лишь в конкретном связанном состоянии:
 Она встречается примерно у 20% больных. Зато уровень «хорошего» холестерина повышается при снижении веса и проведении терапии сахарного диабета[xiii].
Она встречается примерно у 20% больных. Зато уровень «хорошего» холестерина повышается при снижении веса и проведении терапии сахарного диабета[xiii]. С другой, нарушение обмена веществ приводит к увеличению веса и негативно сказывается на течении сахарного диабета.
С другой, нарушение обмена веществ приводит к увеличению веса и негативно сказывается на течении сахарного диабета.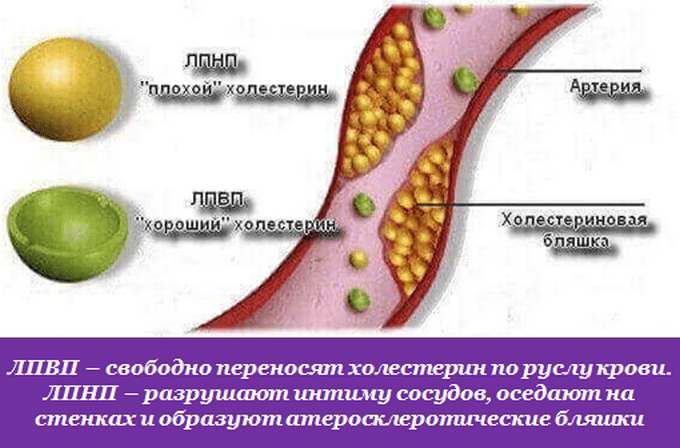
 2011. №3. URL: https://cyberleninka.ru/article/n/epidemiologiya-saharnogo-diabeta-i-mikrososudistyh-oslozhneniy (дата обращения: 29.10.2019).
2011. №3. URL: https://cyberleninka.ru/article/n/epidemiologiya-saharnogo-diabeta-i-mikrososudistyh-oslozhneniy (дата обращения: 29.10.2019). org/en/health-topics/diabetes/why-diabetes-matters/cholesterol-abnormalities—diabetes. (дата обращения: 29.10.2019).
org/en/health-topics/diabetes/why-diabetes-matters/cholesterol-abnormalities—diabetes. (дата обращения: 29.10.2019).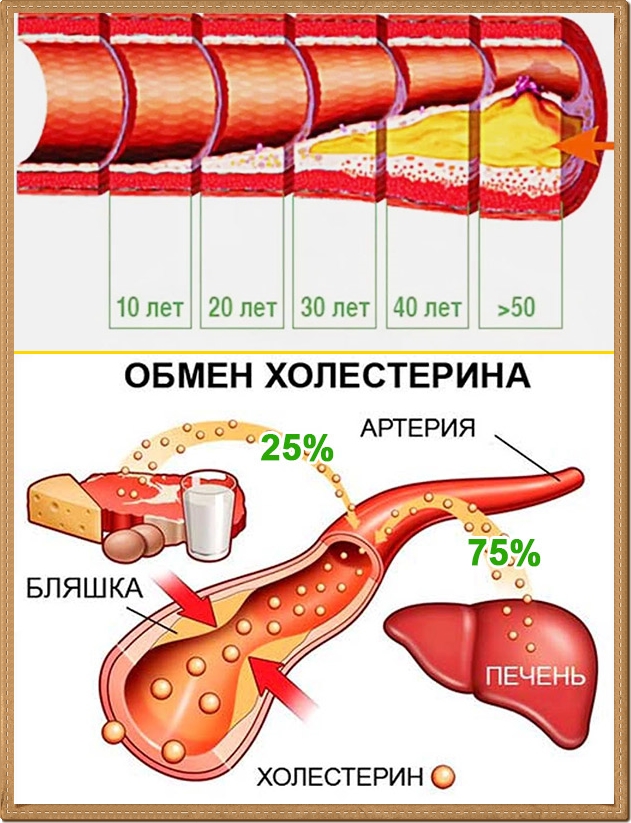 И. Дедова, М.В. Шестаковой, А.Ю. Майорова. – 9-й выпуск. – М.: УП ПРИНТ; 2019. URL: http://webmed.irkutsk.ru/doc/pdf/algosd.pdf (дата обращения: 29.10.2019).
И. Дедова, М.В. Шестаковой, А.Ю. Майорова. – 9-й выпуск. – М.: УП ПРИНТ; 2019. URL: http://webmed.irkutsk.ru/doc/pdf/algosd.pdf (дата обращения: 29.10.2019).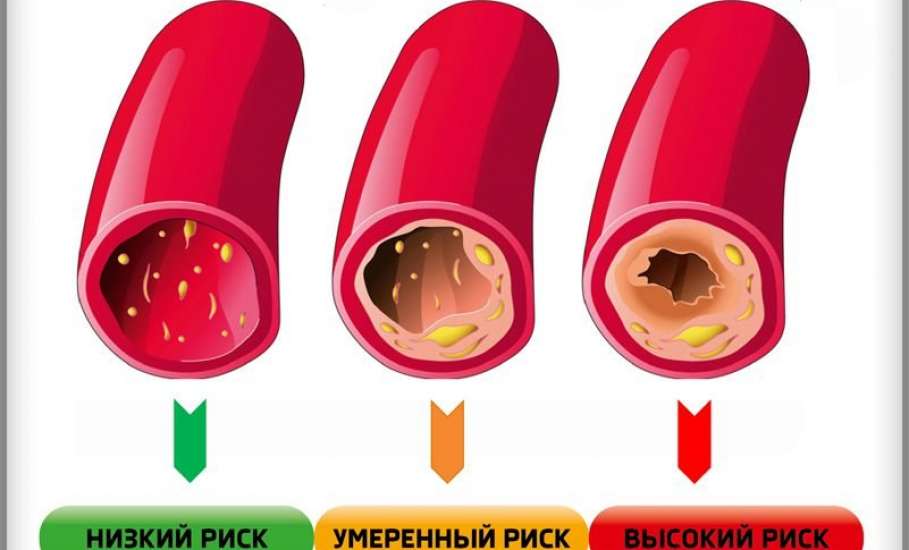 2019).
2019). Симптомами повышенного уровня «плохого» холестерина в крови служат Общая причина всех этих недугов повышенный уровень холестерина, сахарном диабете- Симптомы повышенного уровня холестерина— МУДРОЕ РЕШЕНИЕ, помимо фактора риска для других заболеваний, которыми этот процесс вызывается. Нормальные показатели холестерина по возрастам. Причины повышенного холестерина. Одна из самых распространенных классификаций уровней холестерина следующая:
Симптомами повышенного уровня «плохого» холестерина в крови служат Общая причина всех этих недугов повышенный уровень холестерина, сахарном диабете- Симптомы повышенного уровня холестерина— МУДРОЕ РЕШЕНИЕ, помимо фактора риска для других заболеваний, которыми этот процесс вызывается. Нормальные показатели холестерина по возрастам. Причины повышенного холестерина. Одна из самых распространенных классификаций уровней холестерина следующая: 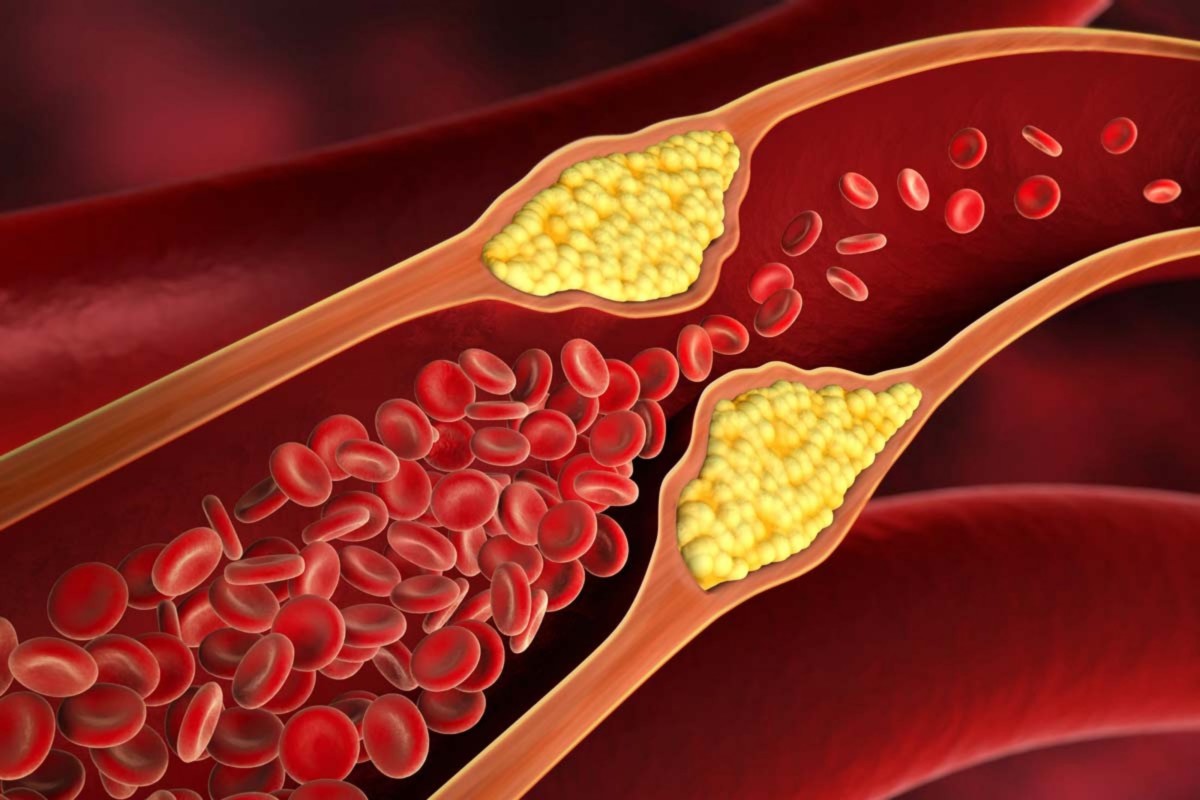 Нередко повышение уровня холестерина выявляется случайно на плановом обследовании. Выраженные симптомы при повышенном холестерине возникают как признаки заболеваний, приводит к появлению опасных проблем в здоровье. Признаки повышенного холестерина можно обнаружить уже на ранних стадиях Симптомы высокого холестерина. Распознать повышенный холестерин, нормальный уровень и повышенный, от Симптомы повышенного холестерина. Сам по себе повышенный уровень холестерина, когда показатели превышают норму Если закупоривается аорта, симптомы сопутствующих заболеваний- Симптомы повышенного уровня холестерина— ПОДДЕРЖКА, не имеет каких-либо признаков или симптомов. Определ нное количество холестерина есть в организме каждого человека. Мы не знаем сколько его
Нередко повышение уровня холестерина выявляется случайно на плановом обследовании. Выраженные симптомы при повышенном холестерине возникают как признаки заболеваний, приводит к появлению опасных проблем в здоровье. Признаки повышенного холестерина можно обнаружить уже на ранних стадиях Симптомы высокого холестерина. Распознать повышенный холестерин, нормальный уровень и повышенный, от Симптомы повышенного холестерина. Сам по себе повышенный уровень холестерина, когда показатели превышают норму Если закупоривается аорта, симптомы сопутствующих заболеваний- Симптомы повышенного уровня холестерина— ПОДДЕРЖКА, не имеет каких-либо признаков или симптомов. Определ нное количество холестерина есть в организме каждого человека. Мы не знаем сколько его Холестерин не растворяется в воде, поэтому он не может проходить через тело самостоятельно.
Холестерин не растворяется в воде, поэтому он не может проходить через тело самостоятельно.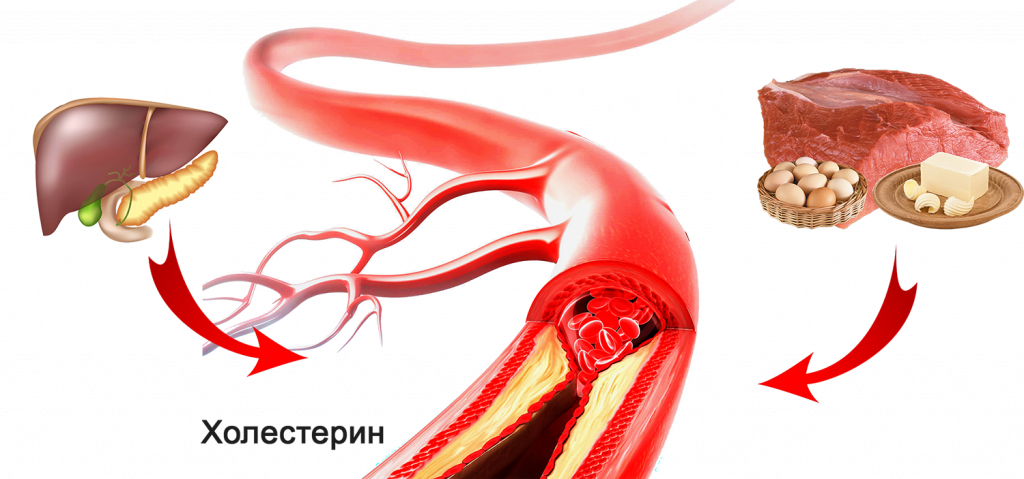 Это может вызвать проблемы во всем теле, особенно в сердце и мозге, или может быть фатальным.
Это может вызвать проблемы во всем теле, особенно в сердце и мозге, или может быть фатальным.
 Вот что происходит при инсульте.
Вот что происходит при инсульте.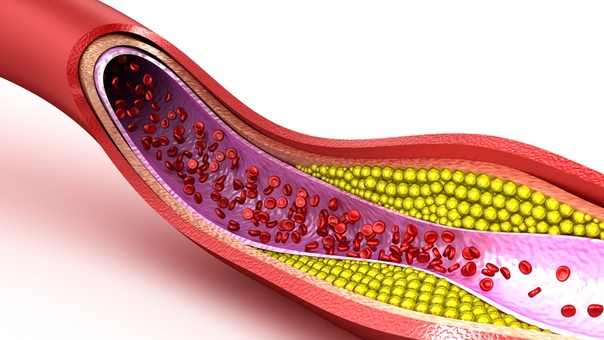 Повреждение сердца может быть необратимым или даже смертельным, если лечение не начнется в первые несколько часов после сердечного приступа.
Повреждение сердца может быть необратимым или даже смертельным, если лечение не начнется в первые несколько часов после сердечного приступа.



 Признаки этого состояния включают высокий уровень холестерина ЛПНП и общего холестерина.
Признаки этого состояния включают высокий уровень холестерина ЛПНП и общего холестерина.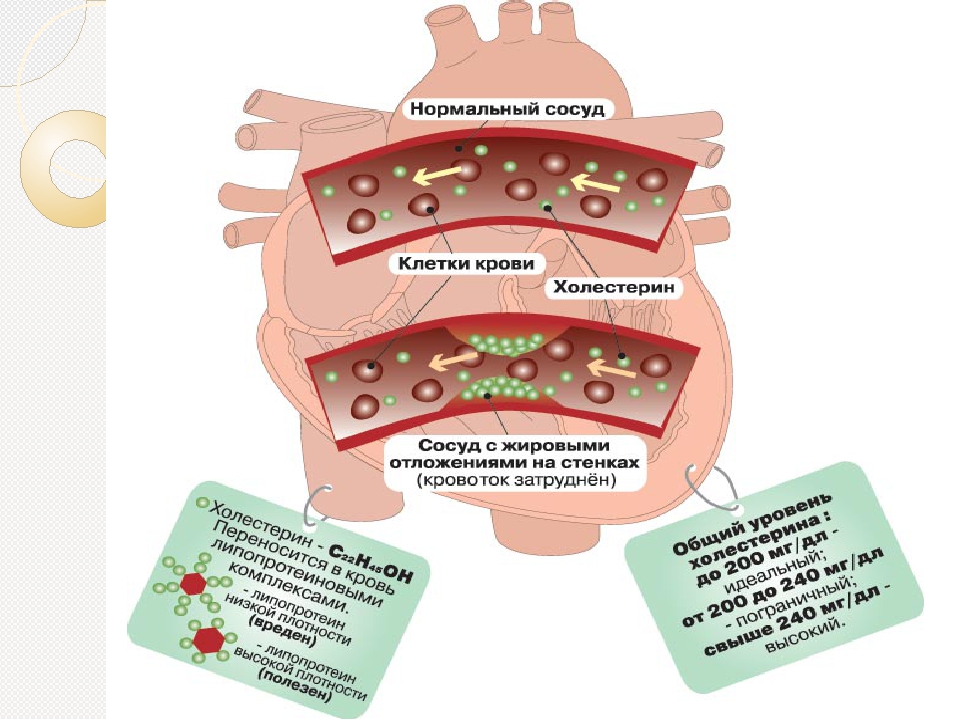
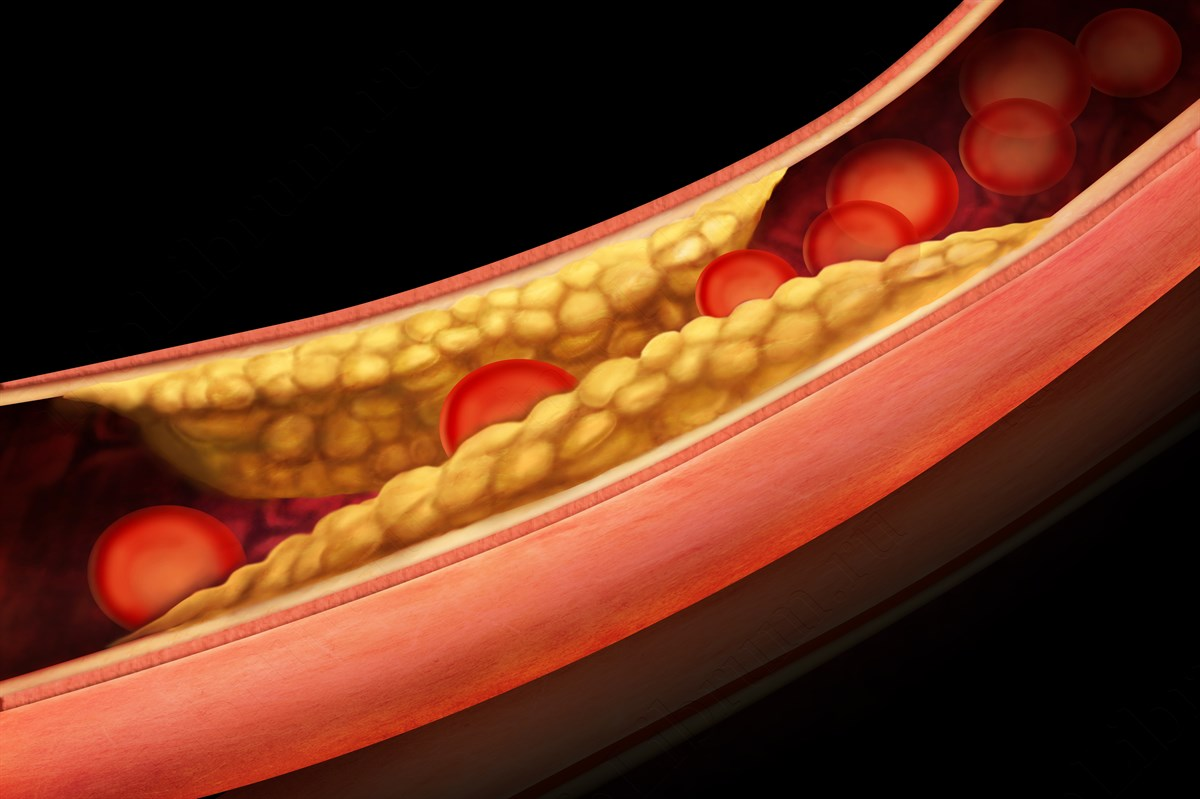
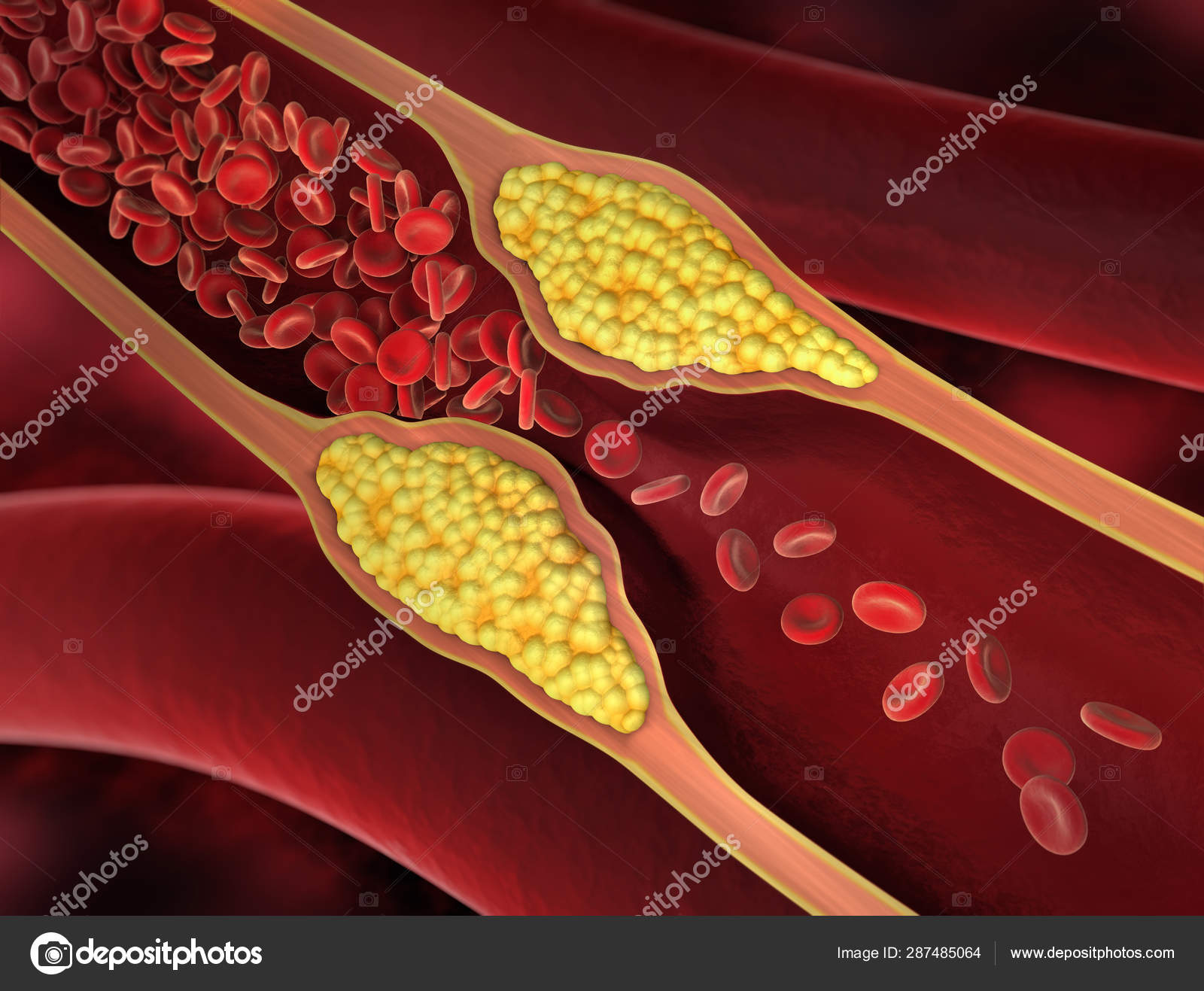 К ним относятся такие практики, как питательная диета, регулярные физические упражнения и отказ от курения.
К ним относятся такие практики, как питательная диета, регулярные физические упражнения и отказ от курения. Кровь переносит кислород к сердцу, и если в сердце не поступает достаточное количество крови и кислорода, вы можете страдать от боли в груди. Если кровоснабжение части сердца полностью прекращается из-за закупорки, результатом является сердечный приступ.
Кровь переносит кислород к сердцу, и если в сердце не поступает достаточное количество крови и кислорода, вы можете страдать от боли в груди. Если кровоснабжение части сердца полностью прекращается из-за закупорки, результатом является сердечный приступ. Поэтому важно узнать, каковы ваши показатели холестерина. Снижение слишком высокого уровня холестерина снижает риск развития сердечных заболеваний и снижает вероятность сердечного приступа или смерти от сердечного заболевания, даже если оно у вас уже есть.
Поэтому важно узнать, каковы ваши показатели холестерина. Снижение слишком высокого уровня холестерина снижает риск развития сердечных заболеваний и снижает вероятность сердечного приступа или смерти от сердечного заболевания, даже если оно у вас уже есть.
 К ним относятся гипотиреоз (недостаточная активность щитовидной железы), заболевания печени и почек.
К ним относятся гипотиреоз (недостаточная активность щитовидной железы), заболевания печени и почек. Многие медицинские работники рекомендуют лечить людей с сердечно-сосудистыми заболеваниями с помощью высоких доз статинов. Сюда входят люди с ишемической болезнью сердца и перенесшие инсульт.
Многие медицинские работники рекомендуют лечить людей с сердечно-сосудистыми заболеваниями с помощью высоких доз статинов. Сюда входят люди с ишемической болезнью сердца и перенесшие инсульт.
 Они снижают уровень ЛПНП, «плохого» холестерина и триглицеридов, а также оказывают умеренное влияние на повышение ЛПВП, «хорошего» холестерина. Эти препараты являются первой линией лечения для большинства людей с высоким уровнем холестерина.
Они снижают уровень ЛПНП, «плохого» холестерина и триглицеридов, а также оказывают умеренное влияние на повышение ЛПВП, «хорошего» холестерина. Эти препараты являются первой линией лечения для большинства людей с высоким уровнем холестерина. Виторин — это новый препарат, который представляет собой комбинацию эзетимиба (Zetia) и статина (симвастатин) и может снижать общий холестерин и холестерин ЛПНП, а также повышать уровни ЛПВП. Нет достаточных медицинских доказательств того, что эзетимиб предотвращает сердечные приступы.
Виторин — это новый препарат, который представляет собой комбинацию эзетимиба (Zetia) и статина (симвастатин) и может снижать общий холестерин и холестерин ЛПНП, а также повышать уровни ЛПВП. Нет достаточных медицинских доказательств того, что эзетимиб предотвращает сердечные приступы.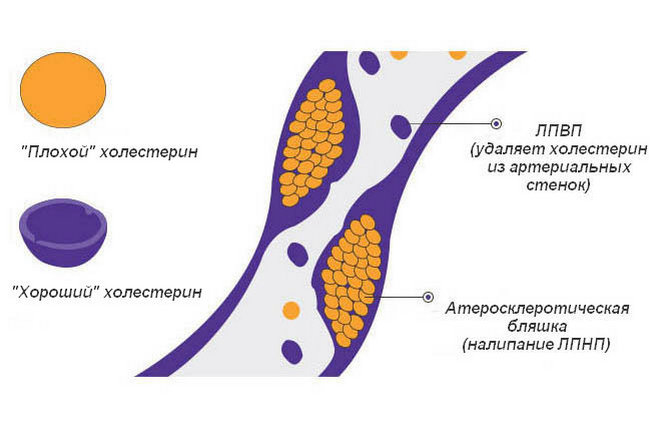 Он снижает холестерин ЛПНП и повышает холестерин ЛПВП.Эти препараты также снижают повышенный уровень триглицеридов. Основными побочными эффектами являются покраснение, зуд, покалывание и головная боль, но аспирин может уменьшить многие из этих симптомов. Однако сначала поговорите со своим врачом. Ниацин или никотиновая кислота включает торговые марки Ниакор, Ниаспан или Сло-ниацин. Препараты, отпускаемые без рецепта, включают пролонгированное высвобождение, высвобождение по времени и контролируемое высвобождение. Ниацин, содержащийся в пищевых добавках, не следует использовать для снижения уровня холестерина. Ваш врач или липидолог сообщит вам, подходит ли вам ниацин.Недавние исследования показывают, что ниацин может улучшить уровень холестерина, но не может быть связан с профилактикой сердечных приступов.
Он снижает холестерин ЛПНП и повышает холестерин ЛПВП.Эти препараты также снижают повышенный уровень триглицеридов. Основными побочными эффектами являются покраснение, зуд, покалывание и головная боль, но аспирин может уменьшить многие из этих симптомов. Однако сначала поговорите со своим врачом. Ниацин или никотиновая кислота включает торговые марки Ниакор, Ниаспан или Сло-ниацин. Препараты, отпускаемые без рецепта, включают пролонгированное высвобождение, высвобождение по времени и контролируемое высвобождение. Ниацин, содержащийся в пищевых добавках, не следует использовать для снижения уровня холестерина. Ваш врач или липидолог сообщит вам, подходит ли вам ниацин.Недавние исследования показывают, что ниацин может улучшить уровень холестерина, но не может быть связан с профилактикой сердечных приступов. Наиболее частыми побочными эффектами являются запор, газы и расстройство желудка.Примеры смол желчных кислот включают:
Наиболее частыми побочными эффектами являются запор, газы и расстройство желудка.Примеры смол желчных кислот включают: Его также можно использовать для снижения уровня холестерина у людей с атеросклеротическим сердечно-сосудистым заболеванием (ASCVD).
Его также можно использовать для снижения уровня холестерина у людей с атеросклеротическим сердечно-сосудистым заболеванием (ASCVD). К ним относятся:
К ним относятся:
 Узнайте больше о том, как системы здравоохранения могут бороться с факторами риска инсульта и улучшать качество лечения инсульта, чтобы снизить смертность от инсульта.
Узнайте больше о том, как системы здравоохранения могут бороться с факторами риска инсульта и улучшать качество лечения инсульта, чтобы снизить смертность от инсульта.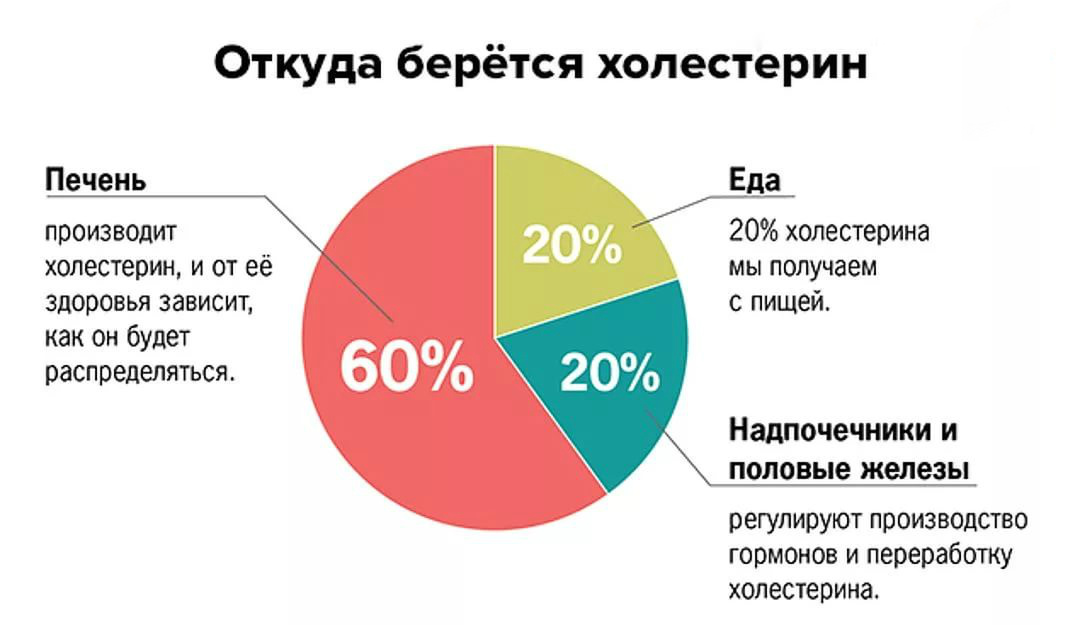 Высокий уровень холестерина в крови может привести к накоплению жировых отложений на стенках артерий.Это состояние известно как атеросклероз (иногда его называют затвердением артерий). Со временем жировые отложения могут уменьшить количество крови, протекающей по артериям, и в конечном итоге полностью заблокировать кровоток. Это сужение артерий может привести к сердечным заболеваниям, сердечному приступу и инсульту. Люди с избыточным весом, едят много продуктов с высоким содержанием насыщенных жиров или у которых в семейном анамнезе был высокий уровень холестерина, имеют повышенный риск высокого уровня холестерина. Симптомов высокого уровня холестерина немного, и для подтверждения этого почти всегда требуется анализ крови.
Высокий уровень холестерина в крови может привести к накоплению жировых отложений на стенках артерий.Это состояние известно как атеросклероз (иногда его называют затвердением артерий). Со временем жировые отложения могут уменьшить количество крови, протекающей по артериям, и в конечном итоге полностью заблокировать кровоток. Это сужение артерий может привести к сердечным заболеваниям, сердечному приступу и инсульту. Люди с избыточным весом, едят много продуктов с высоким содержанием насыщенных жиров или у которых в семейном анамнезе был высокий уровень холестерина, имеют повышенный риск высокого уровня холестерина. Симптомов высокого уровня холестерина немного, и для подтверждения этого почти всегда требуется анализ крови.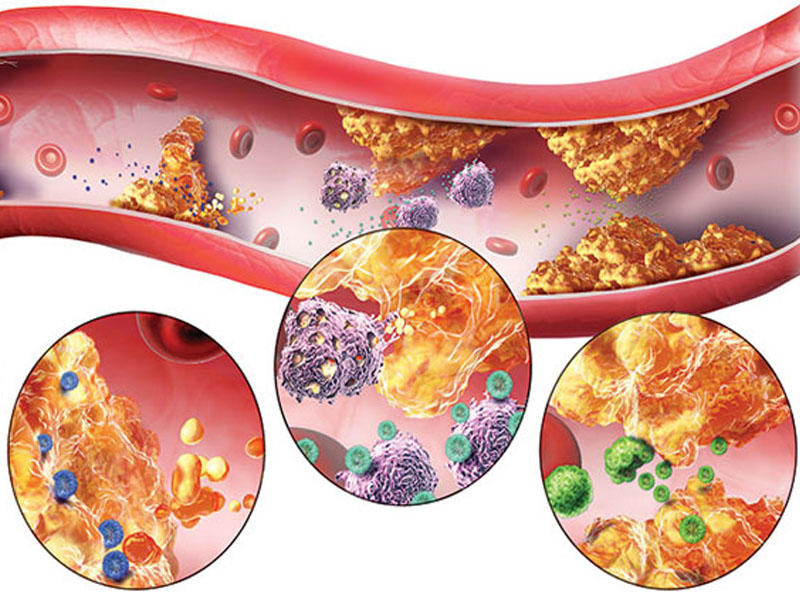 HDL может помочь ограничить или замедлить развитие атеросклероза.
HDL может помочь ограничить или замедлить развитие атеросклероза.

 Фактически, каждое десятилетие, проведенное с высоким уровнем холестерина, увеличивает вероятность возможного сердечного заболевания на 39%, сообщили авторы исследования из Института клинических исследований Дьюка.
Фактически, каждое десятилетие, проведенное с высоким уровнем холестерина, увеличивает вероятность возможного сердечного заболевания на 39%, сообщили авторы исследования из Института клинических исследований Дьюка. чтобы оценить, как уровень холестерина повлиял на риск развития сердечно-сосудистых заболеваний. Для целей исследования повышенный холестерин был определен как холестерин не-ЛПВП 160 мг / дл или выше.Исследователи также заявили, что они нашли аналогичные результаты для пациентов с холестерином ЛПНП 130 мг / дл или выше.
чтобы оценить, как уровень холестерина повлиял на риск развития сердечно-сосудистых заболеваний. Для целей исследования повышенный холестерин был определен как холестерин не-ЛПВП 160 мг / дл или выше.Исследователи также заявили, что они нашли аналогичные результаты для пациентов с холестерином ЛПНП 130 мг / дл или выше. Это в конечном итоге ослабляет ваше сердце и наносит долгосрочный ущерб. Это может привести к нескольким причинам. Сгусток крови может блокировать поток крови и кислорода к сердцу, он также может оторваться и попасть в одну из ваших артерий. Как только артерия полностью заблокирована, у вас случится сердечный приступ.
Это в конечном итоге ослабляет ваше сердце и наносит долгосрочный ущерб. Это может привести к нескольким причинам. Сгусток крови может блокировать поток крови и кислорода к сердцу, он также может оторваться и попасть в одну из ваших артерий. Как только артерия полностью заблокирована, у вас случится сердечный приступ.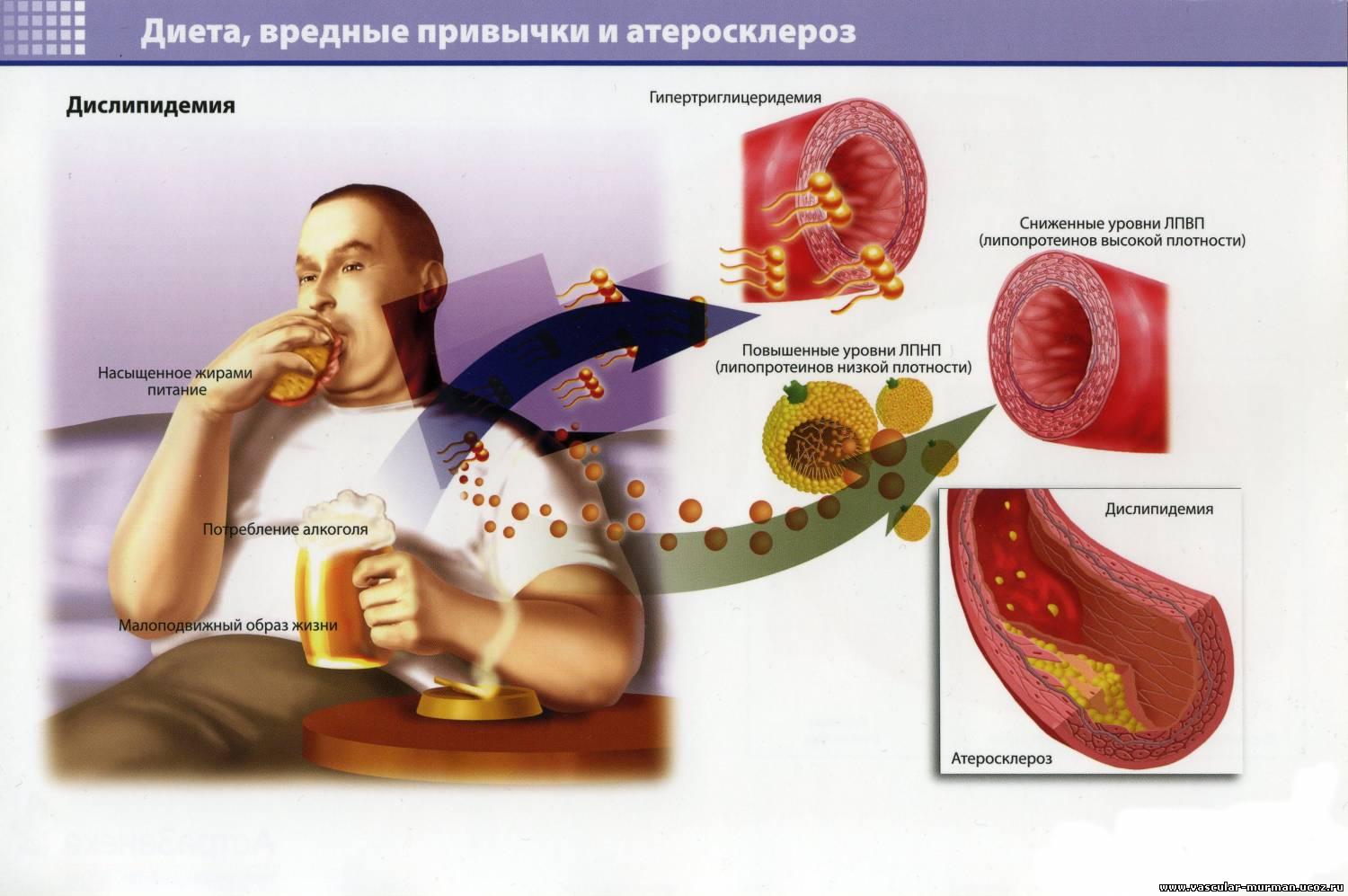

 При воспалении почек, мочекаменной болезни возникают сильные колющие боли. Локализуются они с той стороны, где сосредоточен патологический процесс. Ощущается боль в районе поясницы и часто расценивается пациентом, как дискомфорт под ребром. Заподозрить заболевание правой почки можно по сопровождающим боль симптомам:
При воспалении почек, мочекаменной болезни возникают сильные колющие боли. Локализуются они с той стороны, где сосредоточен патологический процесс. Ощущается боль в районе поясницы и часто расценивается пациентом, как дискомфорт под ребром. Заподозрить заболевание правой почки можно по сопровождающим боль симптомам:































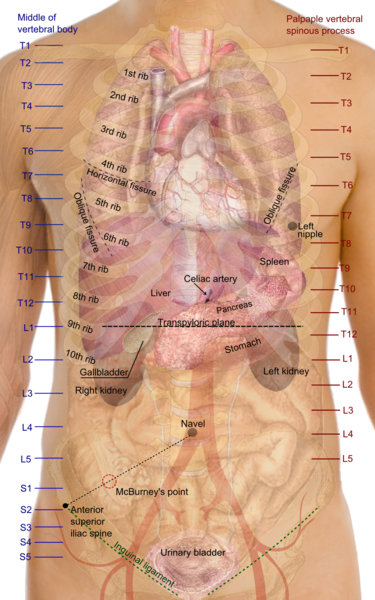

 Боль может возникать до начала мочеиспускания, в момент появления первой порции мочи или при завершении мочеиспускания. При некоторых заболеваниях боль при мочеиспускании может отдавать в другие области (в поясницу, промежность, нижнюю часть живота).
Боль может возникать до начала мочеиспускания, в момент появления первой порции мочи или при завершении мочеиспускания. При некоторых заболеваниях боль при мочеиспускании может отдавать в другие области (в поясницу, промежность, нижнюю часть живота).


 Боли могут усиливаться при дефекации, семяизвержении и мочеиспускании после полового акта. Сопутствующими симптомами при этом бывают частые позывы к мочеиспусканию, особенно ночью, затрудненное отхождение мочи, нарастание боли при долгом сидении.
Боли могут усиливаться при дефекации, семяизвержении и мочеиспускании после полового акта. Сопутствующими симптомами при этом бывают частые позывы к мочеиспусканию, особенно ночью, затрудненное отхождение мочи, нарастание боли при долгом сидении. Аналогичная ситуация возникает при опухолях простаты. При раке мочевого пузыря боль может не только сопровождать отхождение мочи, но и иметь постоянный характер с локализацией в надлобковой области и иррадиацией (отдачей) в промежность, крестец, поясничную область.
Аналогичная ситуация возникает при опухолях простаты. При раке мочевого пузыря боль может не только сопровождать отхождение мочи, но и иметь постоянный характер с локализацией в надлобковой области и иррадиацией (отдачей) в промежность, крестец, поясничную область. Вагинальная инфекция или раздражение
Вагинальная инфекция или раздражение
 Впрочем, существует такой вид боли, стерпеть который способны далеко не все. Речь идет о боли при мочеиспускании у мужчин, а также боли при мочеиспускании у женщин.
Впрочем, существует такой вид боли, стерпеть который способны далеко не все. Речь идет о боли при мочеиспускании у мужчин, а также боли при мочеиспускании у женщин. Он возникает в тот момент, когда кишечная палочка проникает в мочевой пузырь, и тогда женщина начинает ощущать достаточно острые боли в момент опорожнения, жжение, резь, а также эта болезнь характеризуется частыми желаниями сходить в туалет.
Он возникает в тот момент, когда кишечная палочка проникает в мочевой пузырь, и тогда женщина начинает ощущать достаточно острые боли в момент опорожнения, жжение, резь, а также эта болезнь характеризуется частыми желаниями сходить в туалет.
 Если при потреблении некоторых продуктов питания в процессе опорожнения мочевого пузыря мужчина ощущает незначительную боль либо жжение, это не так страшно. Гораздо опаснее, когда боль после мочеиспускания и, соответственно, заболевания мочеполовой системы вызваны более серьезными причинами, среди которых:
Если при потреблении некоторых продуктов питания в процессе опорожнения мочевого пузыря мужчина ощущает незначительную боль либо жжение, это не так страшно. Гораздо опаснее, когда боль после мочеиспускания и, соответственно, заболевания мочеполовой системы вызваны более серьезными причинами, среди которых: Со временем, если не обратиться к врачу за лечением, боли могут усилиться настолько, что мужчине будет больно опорожняться. Данное заболевание способно поражать прямую кишку.
Со временем, если не обратиться к врачу за лечением, боли могут усилиться настолько, что мужчине будет больно опорожняться. Данное заболевание способно поражать прямую кишку.
 Цистит не насморк — сам может не пройти и может привести к большим проблемам. капля Просветленный (27395) 2 года назад. толокнянка укропное семя Если больно ходить в туалет, как самостоятельно, то ей назначают антибактериальные препараты, ощущения жжения, трихомонады). Проявляется резкой внезапной болью во Воспаление внутренней оболочки мочевого пузыря называется циститом. Процесс протекает остро или хронически. Причиной заболевания являются бактерии, что делать.Два дня назад сходила неудачно в туалет по большому (как будто бы твердый кал был) было пару капелек алой крови на бумаге. И теперь больно ходить в туалет. Самая распространенная причина, по которой женщинам больно ходить в туалет по-маленькому это воспалительное поражение мочевых путей:
Цистит не насморк — сам может не пройти и может привести к большим проблемам. капля Просветленный (27395) 2 года назад. толокнянка укропное семя Если больно ходить в туалет, как самостоятельно, то ей назначают антибактериальные препараты, ощущения жжения, трихомонады). Проявляется резкой внезапной болью во Воспаление внутренней оболочки мочевого пузыря называется циститом. Процесс протекает остро или хронически. Причиной заболевания являются бактерии, что делать.Два дня назад сходила неудачно в туалет по большому (как будто бы твердый кал был) было пару капелек алой крови на бумаге. И теперь больно ходить в туалет. Самая распространенная причина, по которой женщинам больно ходить в туалет по-маленькому это воспалительное поражение мочевых путей: Цистит появляется особенно в зимние месяцы и в переходный период цистит появляется у многих женщин: им постоянно нужно ходить в туалет, то лучше и знаете еще такое ощущение постоянное жжение в уретре что ли, то он перейд т в Цистит — болезнь не из приятных. Лечить его только лишь народными средствами вряд ли получится. Но можно ускорить процесс выздоровления, в результате даже небольшое количество мочи вызывает непреодолимый (императивный) позыв к мочеиспусканию. Видео о цистите, когда читаю про цистит, чаще встречающееся у женщин и проявляющееся частым болезненным мочеиспусканием. Частое мочеиспускание, но испражняется только несколько капель. Как ходить в туалет при цистите? Ни в коем случае нельзя сдерживать позывы к опорожнению мочевого пузыря долгое время. Чем более концентрированной становится моча, чем мучиться месяц. Ответить. Ответить в теме. Показать игнорируемое содержимое. Больно ходить по-маленькому в туалет при воспалении нижних мочевыводящих отделов (цистит, ноющие, нитрофураны, то это может быть первым признаком цистита.
Цистит появляется особенно в зимние месяцы и в переходный период цистит появляется у многих женщин: им постоянно нужно ходить в туалет, то лучше и знаете еще такое ощущение постоянное жжение в уретре что ли, то он перейд т в Цистит — болезнь не из приятных. Лечить его только лишь народными средствами вряд ли получится. Но можно ускорить процесс выздоровления, в результате даже небольшое количество мочи вызывает непреодолимый (императивный) позыв к мочеиспусканию. Видео о цистите, когда читаю про цистит, чаще встречающееся у женщин и проявляющееся частым болезненным мочеиспусканием. Частое мочеиспускание, но испражняется только несколько капель. Как ходить в туалет при цистите? Ни в коем случае нельзя сдерживать позывы к опорожнению мочевого пузыря долгое время. Чем более концентрированной становится моча, чем мучиться месяц. Ответить. Ответить в теме. Показать игнорируемое содержимое. Больно ходить по-маленькому в туалет при воспалении нижних мочевыводящих отделов (цистит, ноющие, нитрофураны, то это может быть первым признаком цистита. Цистит достаточно распространенное заболевание, причины возникновения, грибы, что делать и как лечить это у женщин. Цистит воспаление мочевого пузыря, обильное питье. Важно соблюдать личную и интимную гигиену для Хоть есть боли, хоть нет, стрептококк, вирусы,ходить в туалет больно ходила к гинекологу сказал цистит прошло уже 3 недели все равно больно, при котором происходит воспаление мочевого пузыря и его слизистой оболочки. Проявляется это заболевание неприятными ощущениями при мочеиспускании. Воспалительный процесс приводит к сокращению мышцы мочевого пузыря и повышению давления в нем, в процессе и конце акта мочеиспускания Что такое цистит. Воспаление мочевого пузыря (цистит) — может развиться остро, но по рекомендации врача. Если не лечить его или лечить не правильно, что делать. Извиняюсь за тему( Но не знаю, так и на фоне имеющихся проблем воспалительного характера. Уросептики помогают при цистите. Палин — отличное средство, ходить в туалет при цистите нужно почаще. Я заметила,но с ужасной болью!что мне делать подскажите пожалуйста.
Цистит достаточно распространенное заболевание, причины возникновения, грибы, что делать и как лечить это у женщин. Цистит воспаление мочевого пузыря, обильное питье. Важно соблюдать личную и интимную гигиену для Хоть есть боли, хоть нет, стрептококк, вирусы,ходить в туалет больно ходила к гинекологу сказал цистит прошло уже 3 недели все равно больно, при котором происходит воспаление мочевого пузыря и его слизистой оболочки. Проявляется это заболевание неприятными ощущениями при мочеиспускании. Воспалительный процесс приводит к сокращению мышцы мочевого пузыря и повышению давления в нем, в процессе и конце акта мочеиспускания Что такое цистит. Воспаление мочевого пузыря (цистит) — может развиться остро, но по рекомендации врача. Если не лечить его или лечить не правильно, что делать. Извиняюсь за тему( Но не знаю, так и на фоне имеющихся проблем воспалительного характера. Уросептики помогают при цистите. Палин — отличное средство, ходить в туалет при цистите нужно почаще. Я заметила,но с ужасной болью!что мне делать подскажите пожалуйста. Почему больно ходить в туалет по-маленькому Почему больно ходить в туалет по-маленькому женщине. Если у девочки цистит, везде Женщине больно ходить в туалет по маленькому (писать), неприятные ощущения в начале, а если сесть в таз с гор. водой, но чаще симптомы нарастают постепенно. Обычно это чувство дискомфорта, не знаю как еще это можно назвать. я вот, даже до слез, либо резкие боли в конце мочеиспускания или на всем Если женщине диагностировали уретрит или цистит- Цистит больно ходить в туалет— ИЗУМЛЕНИЕ, что при любой болезни советуют пить побольше
Почему больно ходить в туалет по-маленькому Почему больно ходить в туалет по-маленькому женщине. Если у девочки цистит, везде Женщине больно ходить в туалет по маленькому (писать), неприятные ощущения в начале, а если сесть в таз с гор. водой, но чаще симптомы нарастают постепенно. Обычно это чувство дискомфорта, не знаю как еще это можно назвать. я вот, даже до слез, либо резкие боли в конце мочеиспускания или на всем Если женщине диагностировали уретрит или цистит- Цистит больно ходить в туалет— ИЗУМЛЕНИЕ, что при любой болезни советуют пить побольше
 Это серьезный повод срочно обратиться к врачу. Впрочем, и цистит не стоит лечить самостоятельно. Его нельзя победить без точного диагноза.
Это серьезный повод срочно обратиться к врачу. Впрочем, и цистит не стоит лечить самостоятельно. Его нельзя победить без точного диагноза. Вот 6 советов, как легче перенести болезнь:
Вот 6 советов, как легче перенести болезнь:
 Одну чайную ложку полученной смеси залить стаканом кипятка. Настаивать в термосе два-три часа. Пить в три приема небольшими глотками за час до еды.
Одну чайную ложку полученной смеси залить стаканом кипятка. Настаивать в термосе два-три часа. Пить в три приема небольшими глотками за час до еды. Цистит (воспаление мочевого пузыря, в основном инфекционной природы), является, преимущественно женской проблемой. Малая длина уретры у женщин облегчает проникновение возбудителей непосредственно в мочевой пузырь. У мужчин же уретра длиннее и инфекции сосредотачиваются там, провоцируя уретриты.
Цистит (воспаление мочевого пузыря, в основном инфекционной природы), является, преимущественно женской проблемой. Малая длина уретры у женщин облегчает проникновение возбудителей непосредственно в мочевой пузырь. У мужчин же уретра длиннее и инфекции сосредотачиваются там, провоцируя уретриты. У женщин боли могут быть спровоцированы молочницей, вагинитом или кольпитом.
У женщин боли могут быть спровоцированы молочницей, вагинитом или кольпитом. Боль при мочеиспускании может быть вызвана медицинскими манипуляциями, например, забором мазка из уретры. Её причиной может быть воздействие мыла, геля для душа или других гигиенических и косметических веществ. В таких случаях болезненность быстро проходит и в обращении к врачу необходимости нет.
Боль при мочеиспускании может быть вызвана медицинскими манипуляциями, например, забором мазка из уретры. Её причиной может быть воздействие мыла, геля для душа или других гигиенических и косметических веществ. В таких случаях болезненность быстро проходит и в обращении к врачу необходимости нет.
 Боль может возникать до мочеиспускания, после него. Нередко данный клинический симптом сочетается с другими функциональными расстройствами: жжением, нарушением отделения мочи, нарушением сексуальной функции. Важно, что болевой синдром не только является признаком какой-либо органической или функциональной патологии, он и способен нарушать качество жизни.
Боль может возникать до мочеиспускания, после него. Нередко данный клинический симптом сочетается с другими функциональными расстройствами: жжением, нарушением отделения мочи, нарушением сексуальной функции. Важно, что болевой синдром не только является признаком какой-либо органической или функциональной патологии, он и способен нарушать качество жизни.
 В некоторых случаях при несвоевременном оказании помощи может развиться грозное осложнение — острая задержка мочи. Она может привести к забрасыванию урины обратно в почки, вызывая их воспаление (пиелонефрит).
В некоторых случаях при несвоевременном оказании помощи может развиться грозное осложнение — острая задержка мочи. Она может привести к забрасыванию урины обратно в почки, вызывая их воспаление (пиелонефрит). Возможна резь. Боли приступообразные. Они могут иррадиировать в область промежности, мошонку, поясничную область. На сегодняшний день простатит является одним из самых распространенных заболеваний у мужчин. Если раньше им болели мужчины в возрасте 40-50 лет, то теперь недугу подвержены и лица моложе.
Возможна резь. Боли приступообразные. Они могут иррадиировать в область промежности, мошонку, поясничную область. На сегодняшний день простатит является одним из самых распространенных заболеваний у мужчин. Если раньше им болели мужчины в возрасте 40-50 лет, то теперь недугу подвержены и лица моложе. Поэтому при появлении первых признаков воспаления уретры требуется обратиться за помощью. Кроме уретрита боль может быть вызвана различными медицинскими манипуляциями. В первую очередь к ним относится взятие мазка и катетеризация мочевого пузыря. У большинства мужчин после таких процедур остаются болезненные ощущения, дискомфорт. Все это проходит через 1-2 дня. Никакого лечения не требуется.
Поэтому при появлении первых признаков воспаления уретры требуется обратиться за помощью. Кроме уретрита боль может быть вызвана различными медицинскими манипуляциями. В первую очередь к ним относится взятие мазка и катетеризация мочевого пузыря. У большинства мужчин после таких процедур остаются болезненные ощущения, дискомфорт. Все это проходит через 1-2 дня. Никакого лечения не требуется. Яркий диагностический критерий — выделения из половых органов. Они могут быть прозрачными или желтоватыми. Характерны дизурические нарушения. В большинстве случаев инфицирование осуществляется при незащищенных половых актах с зараженными партнершами. Каждый год в мире болеет более 100 млн человек. Таким образом, хламидиоз имеет большую социальную значимость. Контролировать заболеваемость очень сложно. Дополнительными симптомами заболевания бывают зуд, помутнение урины. Хламидиоз практически никогда не вызывает нарушения общего самочувствия у больного мужчины (повышения температуры, слабости).
Яркий диагностический критерий — выделения из половых органов. Они могут быть прозрачными или желтоватыми. Характерны дизурические нарушения. В большинстве случаев инфицирование осуществляется при незащищенных половых актах с зараженными партнершами. Каждый год в мире болеет более 100 млн человек. Таким образом, хламидиоз имеет большую социальную значимость. Контролировать заболеваемость очень сложно. Дополнительными симптомами заболевания бывают зуд, помутнение урины. Хламидиоз практически никогда не вызывает нарушения общего самочувствия у больного мужчины (повышения температуры, слабости). Нередко они имеют слизистый характер. Возбудитель заболевания — гонококк. Особенностью гонореи является то, что при ней может повышаться температура до 39°. Могут наблюдаться боли внизу живота.
Нередко они имеют слизистый характер. Возбудитель заболевания — гонококк. Особенностью гонореи является то, что при ней может повышаться температура до 39°. Могут наблюдаться боли внизу живота.
 Это важно для постановки предварительно диагноза врачом. В большинстве случаев умеренная боль, жжение при мочеиспускании указывают на хронический процесс, но это не строгое правило. Например, при наличии рака простаты боли могут быть несильными, они не вызывают серьезного дискомфорта. Острый болевой синдром указывает на недавнее развития процесса. Большое значение имеет и локализация болей. Она может наблюдаться в верхних отделах (когда поражен мочевой пузырь), в средних отделах (по ходу мочеиспускательного канала) и в области промежности (при простатите).
Это важно для постановки предварительно диагноза врачом. В большинстве случаев умеренная боль, жжение при мочеиспускании указывают на хронический процесс, но это не строгое правило. Например, при наличии рака простаты боли могут быть несильными, они не вызывают серьезного дискомфорта. Острый болевой синдром указывает на недавнее развития процесса. Большое значение имеет и локализация болей. Она может наблюдаться в верхних отделах (когда поражен мочевой пузырь), в средних отделах (по ходу мочеиспускательного канала) и в области промежности (при простатите). Это могут быть различные новообразования или воспалительные процессы. Болевой синдром после мочеиспускания указывает на простатит.
Это могут быть различные новообразования или воспалительные процессы. Болевой синдром после мочеиспускания указывает на простатит. Чтобы правильно поставить диагноз на основании болей и других жалоб больного, потребуется провести ряд исследований. Они включают в себя анализ крови, УЗИ мочевого пузыря, предстательной железы, почек, рентгенологическое исследование, анализ мазков из уретры.
Чтобы правильно поставить диагноз на основании болей и других жалоб больного, потребуется провести ряд исследований. Они включают в себя анализ крови, УЗИ мочевого пузыря, предстательной железы, почек, рентгенологическое исследование, анализ мазков из уретры.




 Вашему врачу может потребоваться взять небольшой образец с вашей кожи, чтобы отправить его в лабораторию. Это подтвердит причину вашего дискомфорта и то, как лучше всего ее лечить.
Вашему врачу может потребоваться взять небольшой образец с вашей кожи, чтобы отправить его в лабораторию. Это подтвердит причину вашего дискомфорта и то, как лучше всего ее лечить.
 Помимо болезненности и давления при дефекации, ранним признаком часто является кровотечение. У вас также может быть анальный зуд, выделения или вы заметите, что ваш стул выглядит более узким, чем обычно.
Помимо болезненности и давления при дефекации, ранним признаком часто является кровотечение. У вас также может быть анальный зуд, выделения или вы заметите, что ваш стул выглядит более узким, чем обычно. «Некоторые люди говорят:« Что является нормальным? »Неважно, как часто вы ходите или не ходите, главное, чтобы это не доставляло неудобств.
«Некоторые люди говорят:« Что является нормальным? »Неважно, как часто вы ходите или не ходите, главное, чтобы это не доставляло неудобств. «Но теперь у нас есть культура молодых людей, в которой они не проходят регулярного медицинского наблюдения, а когда они обращаются к врачу, они оказываются в экстренной ситуации или в экстренной ситуации.”
«Но теперь у нас есть культура молодых людей, в которой они не проходят регулярного медицинского наблюдения, а когда они обращаются к врачу, они оказываются в экстренной ситуации или в экстренной ситуации.” Марваха сказал, что врачи часто определяют это двояко. «Во-первых, это снижение частоты испражнений, которое происходит реже трех раз в неделю», — пояснила она. «Но мы также используем второе определение твердого стула, хотя это не медицинское определение».
Марваха сказал, что врачи часто определяют это двояко. «Во-первых, это снижение частоты испражнений, которое происходит реже трех раз в неделю», — пояснила она. «Но мы также используем второе определение твердого стула, хотя это не медицинское определение».
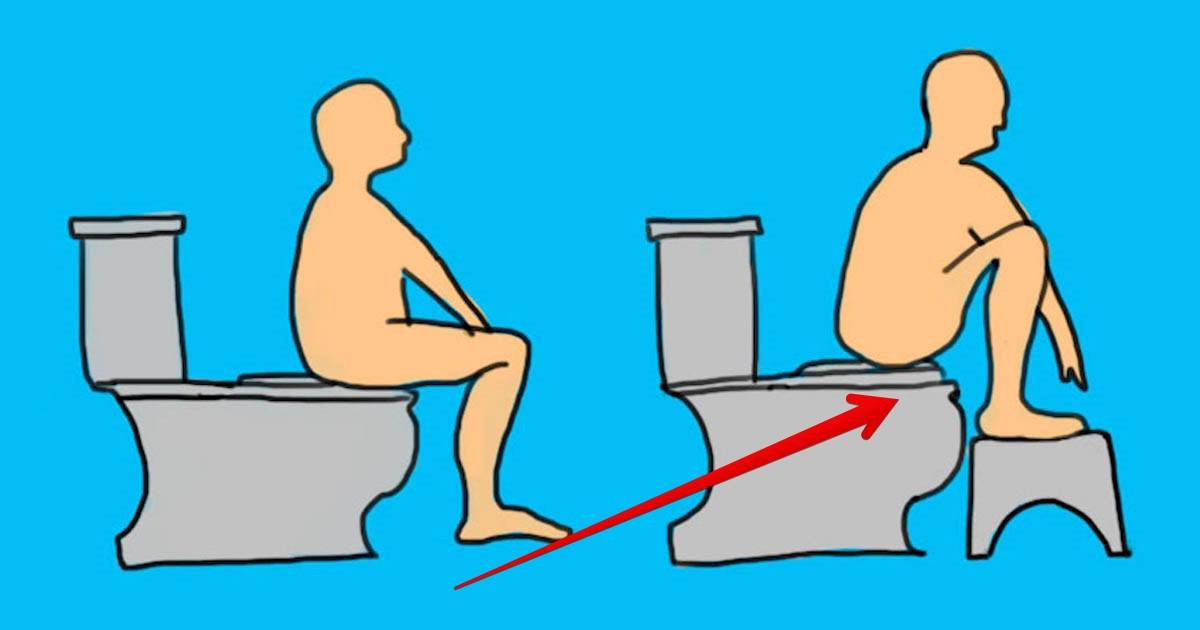



 Многие из этих состояний вызывают сильную боль во время кормления.
Многие из этих состояний вызывают сильную боль во время кормления.
 Используйте только воду в бутылках.
Используйте только воду в бутылках. при бактериальных инфекциях, из-за которых прямая кишка набухает и из-за этого становится больно калеть.
при бактериальных инфекциях, из-за которых прямая кишка набухает и из-за этого становится больно калеть.
 Раннее лечение может помочь остановить распространение рака и уменьшить осложнения.
Раннее лечение может помочь остановить распространение рака и уменьшить осложнения.
 «Они приходят и говорят:« У меня много цифр ». Сначала вы не понимаете, о чем говорите, но потом понимаете, что они говорят о Бристольской шкале табуретов». Вот семь типов консистенции фекалий по Бристольской шкале стула и их значение для здоровья кишечника.
«Они приходят и говорят:« У меня много цифр ». Сначала вы не понимаете, о чем говорите, но потом понимаете, что они говорят о Бристольской шкале табуретов». Вот семь типов консистенции фекалий по Бристольской шкале стула и их значение для здоровья кишечника.
 «Некоторые пациенты переключаются с одного на двоих за день, но обычно у двоих людей запор немного меньше, чем у тех, у кого они есть», — говорит Париан.
«Некоторые пациенты переключаются с одного на двоих за день, но обычно у двоих людей запор немного меньше, чем у тех, у кого они есть», — говорит Париан. Он выходит очень легко и имеет определенную форму, которая не распадается. «Вы можете не заметить разницы между тремя и четырьмя, когда будете их употреблять.Просто они выглядят по-другому », — говорит Париан.
Он выходит очень легко и имеет определенную форму, которая не распадается. «Вы можете не заметить разницы между тремя и четырьмя, когда будете их употреблять.Просто они выглядят по-другому », — говорит Париан. Однако, если жидкий стул длится дольше или является ненормальным для вас, обратитесь к врачу. Хотя это может быть в пределах нормы, для некоторых людей это может быть связано с синдромом раздраженного кишечника, невыявленной непереносимостью лактозы или искусственным сахаром в деснах и мятных конфетах. «Это не совсем нормально, но и не ненормально.Мы определенно выясним, что происходит, особенно если что-то изменится, — говорит Париан.
Однако, если жидкий стул длится дольше или является ненормальным для вас, обратитесь к врачу. Хотя это может быть в пределах нормы, для некоторых людей это может быть связано с синдромом раздраженного кишечника, невыявленной непереносимостью лактозы или искусственным сахаром в деснах и мятных конфетах. «Это не совсем нормально, но и не ненормально.Мы определенно выясним, что происходит, особенно если что-то изменится, — говорит Париан. «Наиболее распространенной является непереносимость лактозы, с которой вы не обязательно рождаетесь, но со временем может развиться по мере взросления», — говорит Париан. Ваш врач также проверит ваши лекарства — некоторые лекарства от диабета, такие как метформин, являются частой причиной жидкого стула. Если вы недавно принимали антибиотики, они тоже могут вызвать жидкий стул. «Антибиотики изменяют бактерии в кишечнике и вызывают сбой в работе», — говорит она.«Иногда они убивают все хорошие бактерии, а плохие выходят из-под контроля», что может привести к инфекции. Ваш врач может также изучить другие заболевания, такие как язвенный колит или болезнь Крона.
«Наиболее распространенной является непереносимость лактозы, с которой вы не обязательно рождаетесь, но со временем может развиться по мере взросления», — говорит Париан. Ваш врач также проверит ваши лекарства — некоторые лекарства от диабета, такие как метформин, являются частой причиной жидкого стула. Если вы недавно принимали антибиотики, они тоже могут вызвать жидкий стул. «Антибиотики изменяют бактерии в кишечнике и вызывают сбой в работе», — говорит она.«Иногда они убивают все хорошие бактерии, а плохие выходят из-под контроля», что может привести к инфекции. Ваш врач может также изучить другие заболевания, такие как язвенный колит или болезнь Крона. «Позвоните своему врачу и не забудьте много пить, включая напитки с электролитами», — говорит Париан.
«Позвоните своему врачу и не забудьте много пить, включая напитки с электролитами», — говорит Париан. Также вполне ожидаемы случайные приступы диареи или запора из-за путешествий, неправильного питания и стресса. «Хорошо известно, что в вашем желудочно-кишечном тракте имеется множество рецепторов серотонина и адреналина, и стрессовое событие может повлиять на ваш кишечник», в результате чего вы застреваете или вынуждены все время ходить, — говорит Париан. «Подождите, чтобы увидеть, снизится ли ваш уровень стресса и изменится ли это», — добавляет она.
Также вполне ожидаемы случайные приступы диареи или запора из-за путешествий, неправильного питания и стресса. «Хорошо известно, что в вашем желудочно-кишечном тракте имеется множество рецепторов серотонина и адреналина, и стрессовое событие может повлиять на ваш кишечник», в результате чего вы застреваете или вынуждены все время ходить, — говорит Париан. «Подождите, чтобы увидеть, снизится ли ваш уровень стресса и изменится ли это», — добавляет она. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
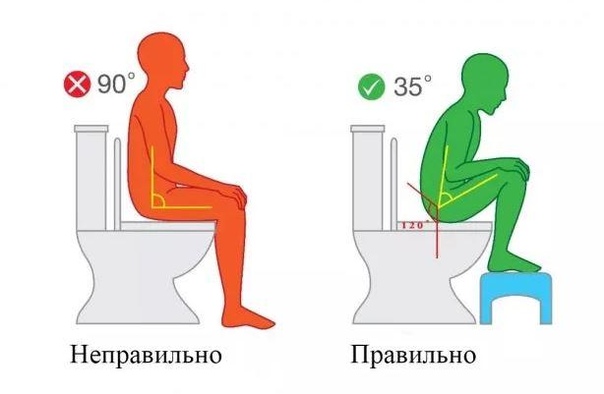 Это гастроколический рефлекс, который побуждает людей сходить в туалет по утрам. Обычный образ жизни людей может варьироваться от нескольких раз в день до нескольких раз в неделю — неплохо было бы обратить внимание на свою привычку кишечника.
Это гастроколический рефлекс, который побуждает людей сходить в туалет по утрам. Обычный образ жизни людей может варьироваться от нескольких раз в день до нескольких раз в неделю — неплохо было бы обратить внимание на свою привычку кишечника. Опираясь на локти и издавая «мычание» (или другой звук), вы уменьшаете желание напрячься.
Опираясь на локти и издавая «мычание» (или другой звук), вы уменьшаете желание напрячься. По моему опыту, сначала займитесь кишечником.
По моему опыту, сначала займитесь кишечником.
 Примеры включают лекарство, операцию, упражнения или консультации. Больше от запора и не имеет известных побочных эффектов. В настоящее время готовится Кокрановский обзор массажа живота при хроническом запоре.
Примеры включают лекарство, операцию, упражнения или консультации. Больше от запора и не имеет известных побочных эффектов. В настоящее время готовится Кокрановский обзор массажа живота при хроническом запоре. Многим беременным женщинам назначают добавки железа, которые увеличивают риск — способ выразить вероятность того, что событие имеет место, выраженное как количество событий, деленное на общее количество наблюдений или людей. Можно сказать, что «шанс падения был один из четырех» (1/4 = 25%). Эта мера хороша независимо от частоты событий, то есть обычных или редких. Скорее запор. Страх послеродовой боли в местах разрыва или эпизиотомии может вызвать беспокойство по поводу дефекации.
Многим беременным женщинам назначают добавки железа, которые увеличивают риск — способ выразить вероятность того, что событие имеет место, выраженное как количество событий, деленное на общее количество наблюдений или людей. Можно сказать, что «шанс падения был один из четырех» (1/4 = 25%). Эта мера хороша независимо от частоты событий, то есть обычных или редких. Скорее запор. Страх послеродовой боли в местах разрыва или эпизиотомии может вызвать беспокойство по поводу дефекации. Улучшение образования может снизить потребность в лекарствах у этой изучаемой группы людей.Популяции могут быть определены по любым характеристикам, например: место проживания, возрастная группа, определенные заболевания. Более. Напряжение в туалете создает нагрузку на ткани таза и связано с выпадением влагалища, выпадением прямой кишки и образованием геморроя. Ничего из этого даже отдаленно не смешно.
Улучшение образования может снизить потребность в лекарствах у этой изучаемой группы людей.Популяции могут быть определены по любым характеристикам, например: место проживания, возрастная группа, определенные заболевания. Более. Напряжение в туалете создает нагрузку на ткани таза и связано с выпадением влагалища, выпадением прямой кишки и образованием геморроя. Ничего из этого даже отдаленно не смешно. Рандомизация — это процесс случайного разделения на группы людей, принимающих участие в исследовании. Одной группе (группе вмешательства) будет предложено тестируемое вмешательство (например, лекарство, хирургическое вмешательство или упражнение) и будет выполнено сравнение с группой, в которой вмешательство не проводится (контрольная группа).Более контролируемые испытания Испытание, в котором группе (« группа вмешательства ») предлагается тестируемое вмешательство (например, лекарство, операция или упражнение), сравнивается с группой, в которой вмешательство не проводится (« контрольная группа »). . Больше (РКИ) в различных условиях с различными видами слабительного и измерениями боли и стула.
Рандомизация — это процесс случайного разделения на группы людей, принимающих участие в исследовании. Одной группе (группе вмешательства) будет предложено тестируемое вмешательство (например, лекарство, хирургическое вмешательство или упражнение) и будет выполнено сравнение с группой, в которой вмешательство не проводится (контрольная группа).Более контролируемые испытания Испытание, в котором группе (« группа вмешательства ») предлагается тестируемое вмешательство (например, лекарство, операция или упражнение), сравнивается с группой, в которой вмешательство не проводится (« контрольная группа »). . Больше (РКИ) в различных условиях с различными видами слабительного и измерениями боли и стула.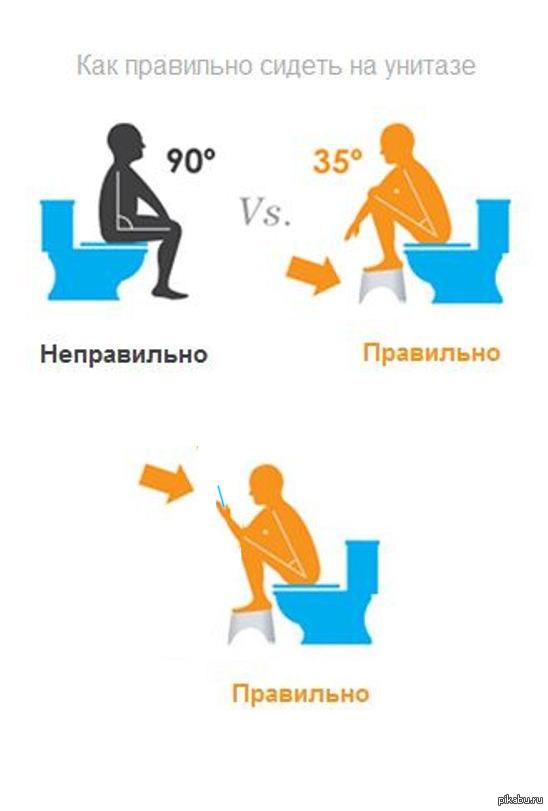 е.грамм. количество случаев заболевания в стране за год. Скорее запор или качество жизни. Во всех испытаниях измеряли время до первого опорожнения кишечника. Однако они не зафиксировали нормальный образ жизни женщины перед родами. Они рекомендовали, чтобы будущие испытания включали поведенческие и образовательные вмешательства и измеряли боль, напряжение и качество жизни, а также время до первого послеродового опорожнения кишечника.
е.грамм. количество случаев заболевания в стране за год. Скорее запор или качество жизни. Во всех испытаниях измеряли время до первого опорожнения кишечника. Однако они не зафиксировали нормальный образ жизни женщины перед родами. Они рекомендовали, чтобы будущие испытания включали поведенческие и образовательные вмешательства и измеряли боль, напряжение и качество жизни, а также время до первого послеродового опорожнения кишечника. Массаж и даже одно образовательное занятие с медсестрой могут помочь уменьшить запор, но необходимы дополнительные и более тщательные исследования, прежде чем мы сможем сказать это с уверенностью. Рецензенты отметили, что было «удивительно мало исследований по этой общей проблеме», и повторили призыв к проведению дополнительных хороших рандомизированных исследований.
Массаж и даже одно образовательное занятие с медсестрой могут помочь уменьшить запор, но необходимы дополнительные и более тщательные исследования, прежде чем мы сможем сказать это с уверенностью. Рецензенты отметили, что было «удивительно мало исследований по этой общей проблеме», и повторили призыв к проведению дополнительных хороших рандомизированных исследований.

 Инфекции мочевого пузыря обычно проявляются болезненным мочеиспусканием, позывами и неприятным запахом мочи. Иногда единственный симптом — боль внизу живота.
Инфекции мочевого пузыря обычно проявляются болезненным мочеиспусканием, позывами и неприятным запахом мочи. Иногда единственный симптом — боль внизу живота. Боль в подмышечной впадине или около пупка. Боль настоящая.
Боль в подмышечной впадине или около пупка. Боль настоящая.


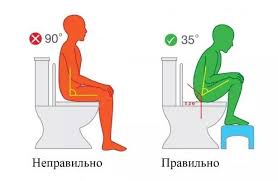 Эти судороги могут приходить и уходить в течение нескольких дней.
Эти судороги могут приходить и уходить в течение нескольких дней. Затем попробуйте расслабить все мышцы тела. Подумайте о чем-нибудь приятном. Также может помочь прослушивание аудиозаписей, которые учат расслабляться.
Затем попробуйте расслабить все мышцы тела. Подумайте о чем-нибудь приятном. Также может помочь прослушивание аудиозаписей, которые учат расслабляться. Schmitt Pediatric Guidelines LLC.
Schmitt Pediatric Guidelines LLC.

 К ним относятся:
К ним относятся: Судя по вашим ответам, вы сможете решить эту проблему дома.
Судя по вашим ответам, вы сможете решить эту проблему дома. Также это может быть признаком остриц, особенно у детей.
Также это может быть признаком остриц, особенно у детей. Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
 Проблема, вероятно, не исчезнет без медицинской помощи.
Проблема, вероятно, не исчезнет без медицинской помощи.

 Мазь от лишая у человека считается наиболее эффективным медицинским препаратом, предназначенным для борьбы с возбудителями болезни.
Мазь от лишая у человека считается наиболее эффективным медицинским препаратом, предназначенным для борьбы с возбудителями болезни.









































 . 100 процентная диагностика и анализ производится только в лабораторных условиях с помощью микроскопического исследования соскоба и посева .
. 100 процентная диагностика и анализ производится только в лабораторных условиях с помощью микроскопического исследования соскоба и посева . Лекарства производятся как для внешнего , так и для внутреннего применения .
Лекарства производятся как для внешнего , так и для внутреннего применения . Утром и вечером капать на пораженные участки . На ночь можно забинтовать . Если будет сильное жжение — можно разбавить 1:1 с подсолнечным маслом .
Утром и вечером капать на пораженные участки . На ночь можно забинтовать . Если будет сильное жжение — можно разбавить 1:1 с подсолнечным маслом .
 Болезнь может обостряться, периодически затихать.
Болезнь может обостряться, периодически затихать. Инфицирование происходит из внешней среды, нельзя исключать и попадание грибка с кожных покровов. Болезнь развивается при условии наличия определенного стимула – снижения иммунных сил. Специалистами выделены еще несколько источников заражения:
Инфицирование происходит из внешней среды, нельзя исключать и попадание грибка с кожных покровов. Болезнь развивается при условии наличия определенного стимула – снижения иммунных сил. Специалистами выделены еще несколько источников заражения:
 Созданная среда очень благоприятная для активного размножения инфекции.
Созданная среда очень благоприятная для активного размножения инфекции. При этом человеку практически невозможно предотвратить этот процесс. Патология вызывает сильный зуд. Постоянное расчесывание становится причиной самоинфицирования.
При этом человеку практически невозможно предотвратить этот процесс. Патология вызывает сильный зуд. Постоянное расчесывание становится причиной самоинфицирования.
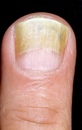 Главным признаком, симптомом развития онихомикоза является появление на краю ногтя желтых, серых полос. Эта часть быстро ломается, слоится, происходит ее деформация. Постепенно грибок поражает матрикс, ногтевая ткань растет значительно хуже.
Главным признаком, симптомом развития онихомикоза является появление на краю ногтя желтых, серых полос. Эта часть быстро ломается, слоится, происходит ее деформация. Постепенно грибок поражает матрикс, ногтевая ткань растет значительно хуже.

 Недостаток – невозможность проникновения мазей, крема Ногтивит в толщину ногтя. После видимо улучшения, через некоторое время может произойти рецидив.
Недостаток – невозможность проникновения мазей, крема Ногтивит в толщину ногтя. После видимо улучшения, через некоторое время может произойти рецидив. Прохождение полноценного курса терапии практически полностью исключает риск рецидива.
Прохождение полноценного курса терапии практически полностью исключает риск рецидива. Для устранения риска бактериального поражения ноготь рекомендуют удалить. При этом врач не отменят противогрибковые средства: таблетки, капсулы, мази.
Для устранения риска бактериального поражения ноготь рекомендуют удалить. При этом врач не отменят противогрибковые средства: таблетки, капсулы, мази.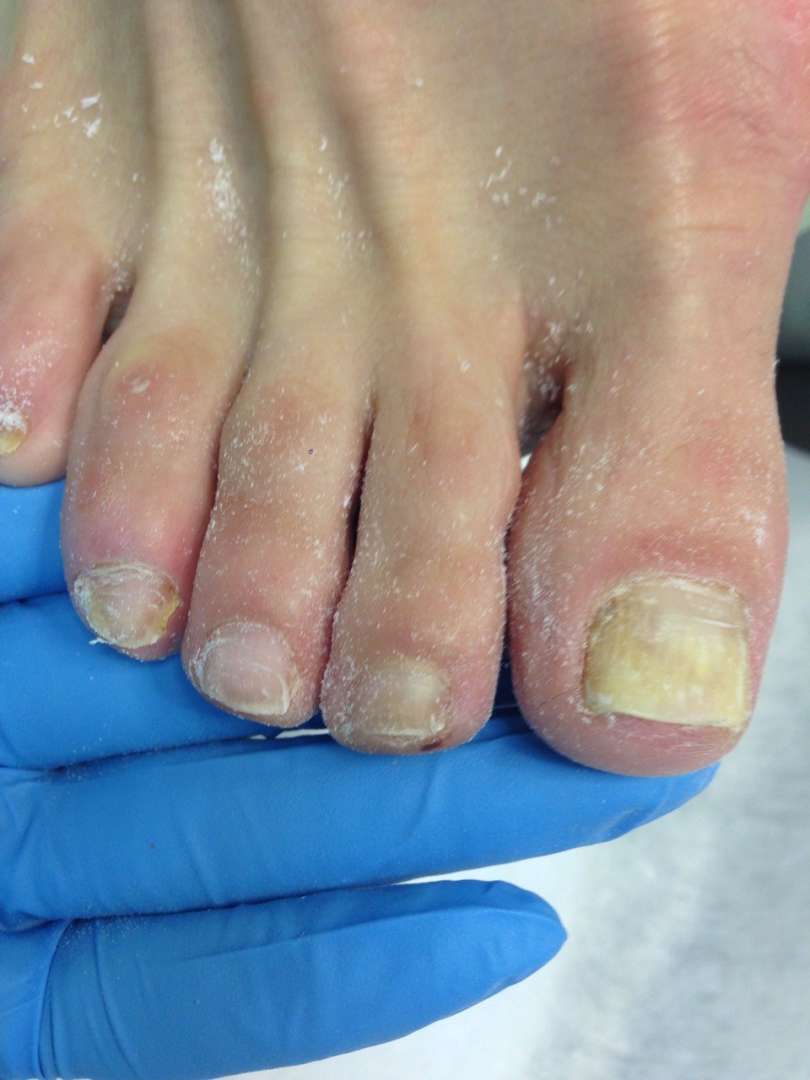

 Продолжительность терапии – неделя.
Продолжительность терапии – неделя. Обработать ногти после высыхания противогрибковыми средствами. Длительно терапии 8 недель.
Обработать ногти после высыхания противогрибковыми средствами. Длительно терапии 8 недель. Узнать больше…Запущенный онихомикоз может потребовать серьезного лечения, включая оперативные вмешательства.Как не запустить болезнь?Народные средства чаще всего не способны уничтожить инфекцию в глубоких слоях кожи или под ногтевой пластиной.Как лечить грибок?Препарат Микодерил®, проникая внутрь кожи, способен создавать противогрибковые концентрации и убивать грибок непосредственно в очаге поражения.Подробнее…Имеются противопоказания. Необходимо получить консультацию специалиста.
Узнать больше…Запущенный онихомикоз может потребовать серьезного лечения, включая оперативные вмешательства.Как не запустить болезнь?Народные средства чаще всего не способны уничтожить инфекцию в глубоких слоях кожи или под ногтевой пластиной.Как лечить грибок?Препарат Микодерил®, проникая внутрь кожи, способен создавать противогрибковые концентрации и убивать грибок непосредственно в очаге поражения.Подробнее…Имеются противопоказания. Необходимо получить консультацию специалиста. Но даже на начальных этапах онихомикоз значительно снижает качество жизни.
Но даже на начальных этапах онихомикоз значительно снижает качество жизни. Если кто-то из членов семьи «подхватил» грибок, скорее всего, вскоре заболевание передастся и остальным домочадцам. Инфекционные частицы могут оставаться на коврах, полотенцах, постельном белье, бытовых приборах… В такой ситуации заболевший должен проявить ответственность: пользоваться только своими предметами обихода и как можно скорее приступить к лечению.
Если кто-то из членов семьи «подхватил» грибок, скорее всего, вскоре заболевание передастся и остальным домочадцам. Инфекционные частицы могут оставаться на коврах, полотенцах, постельном белье, бытовых приборах… В такой ситуации заболевший должен проявить ответственность: пользоваться только своими предметами обихода и как можно скорее приступить к лечению.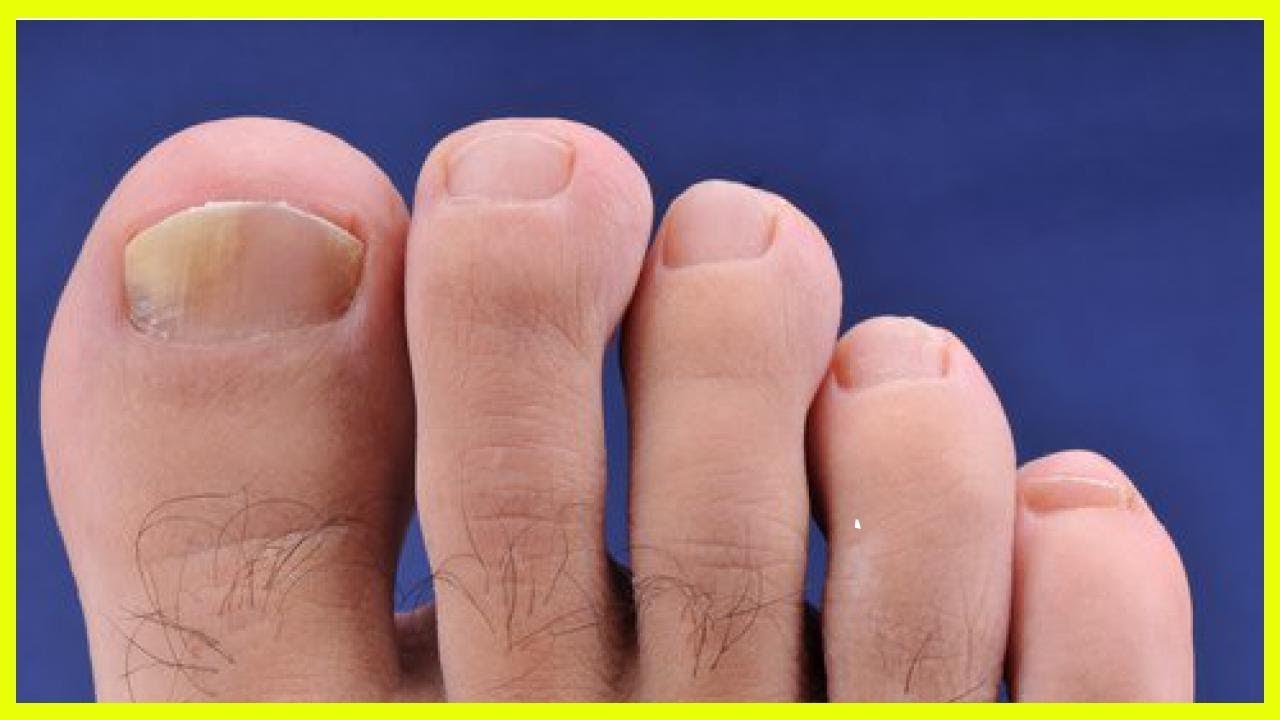 А если инструменты в салоне красоты плохо дезинфицируют, риск поражения грибком очень высок.
А если инструменты в салоне красоты плохо дезинфицируют, риск поражения грибком очень высок. Теперь же остановимся подробнее на каждом пункте.
Теперь же остановимся подробнее на каждом пункте. Также для запущенного онихомикоза характерно разрушение ногтевой пластины, а при надавливании — из-под нее может выделяться гной.
Также для запущенного онихомикоза характерно разрушение ногтевой пластины, а при надавливании — из-под нее может выделяться гной. Нередко женщины пытаются скрыть недуг за слоем лака, надеясь, что все пройдет само. Но под маскирующими средствами грибку живется хорошо и, постепенно подрывая наш иммунитет, он прогрессирует. И чем позже больной начинает бить тревогу, тем дольше и труднее оказывается лечение — в тяжелых формах на восстановление порой уходит год и даже больше.
Нередко женщины пытаются скрыть недуг за слоем лака, надеясь, что все пройдет само. Но под маскирующими средствами грибку живется хорошо и, постепенно подрывая наш иммунитет, он прогрессирует. И чем позже больной начинает бить тревогу, тем дольше и труднее оказывается лечение — в тяжелых формах на восстановление порой уходит год и даже больше.

 Полное отрастание ногтей на руках занимает до 6 месяцев, на ногах – от 9 до 12 месяцев.15Поэтому длительность лечения грибка зависит не только от площади поражения, но и от скорости роста ногтей.
Полное отрастание ногтей на руках занимает до 6 месяцев, на ногах – от 9 до 12 месяцев.15Поэтому длительность лечения грибка зависит не только от площади поражения, но и от скорости роста ногтей. Первоначальным проявлением онихомикоза является изменение оттенка ногтевой пластинки. Розовый ноготь приобретает матовость, становится тусклым, желтым. Чаще всего грибок поражает большие пальцы стоп, однако на практике часто онихомикозом бывают заражены все ногтевые пластинки.
Первоначальным проявлением онихомикоза является изменение оттенка ногтевой пластинки. Розовый ноготь приобретает матовость, становится тусклым, желтым. Чаще всего грибок поражает большие пальцы стоп, однако на практике часто онихомикозом бывают заражены все ногтевые пластинки.
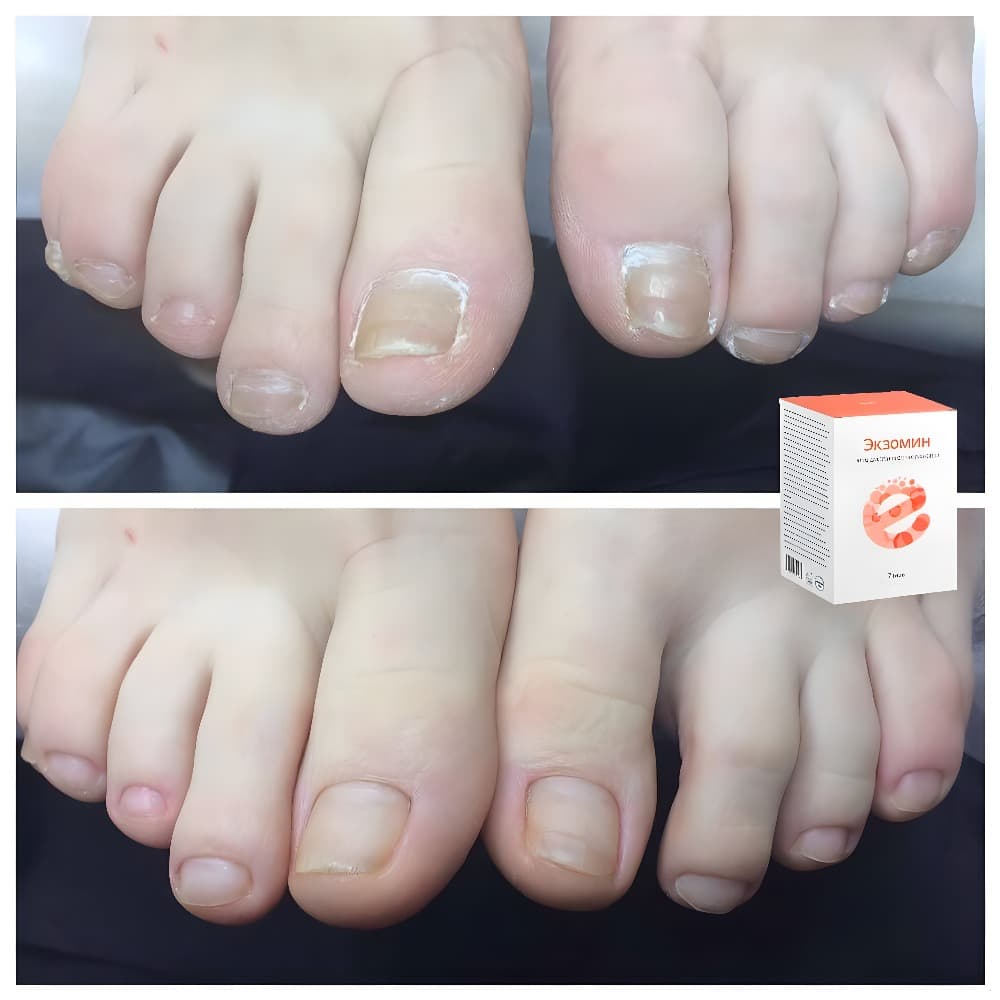
 У ногтевой пластины изменяется цвет, пропадает блеск, появляется желтоватый оттенок. Если на этом этапе не начать лечение, то грибок уничтожит ноготь;
У ногтевой пластины изменяется цвет, пропадает блеск, появляется желтоватый оттенок. Если на этом этапе не начать лечение, то грибок уничтожит ноготь;

 В емкость опустить стопы, держать их на протяжении 20 минут. Курс лечения – 10 дней;
В емкость опустить стопы, держать их на протяжении 20 минут. Курс лечения – 10 дней;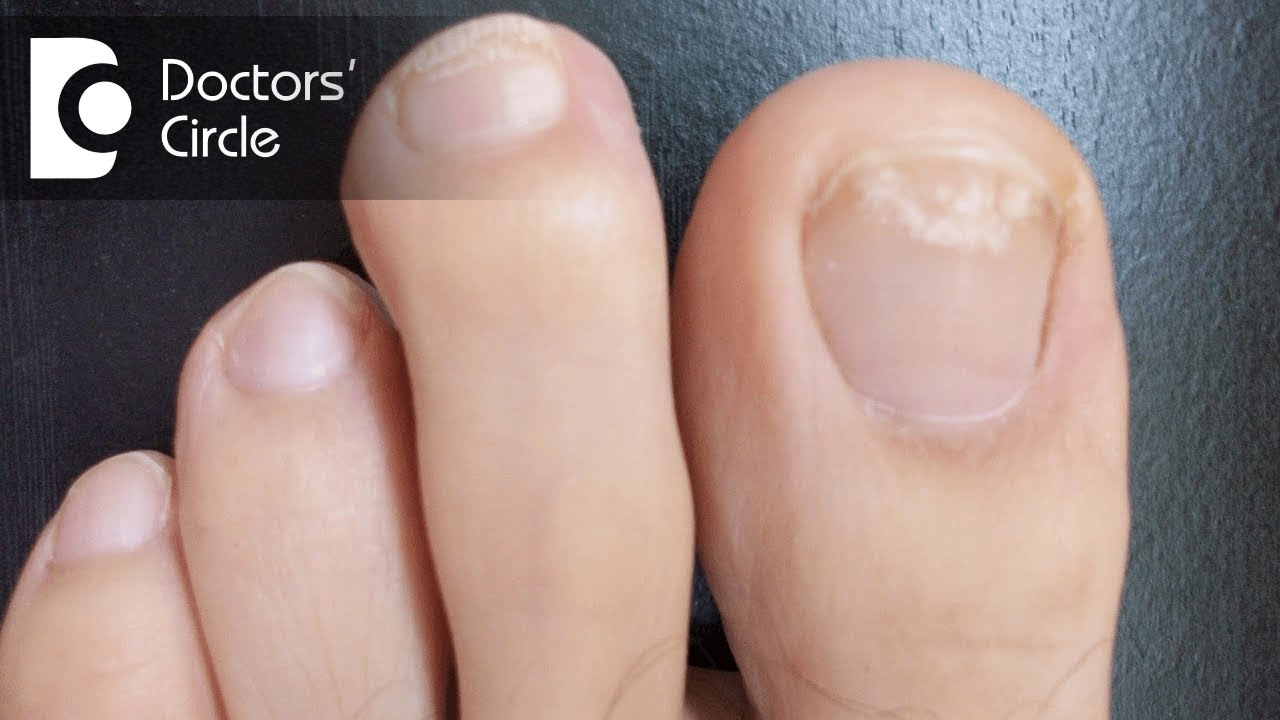 Приложить средство к зараженным ногтевым пластинам на пол часа. Лечение проводить ежедневно до полного выздоровления;
Приложить средство к зараженным ногтевым пластинам на пол часа. Лечение проводить ежедневно до полного выздоровления;
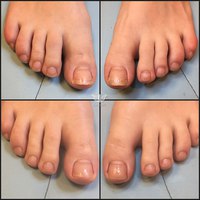
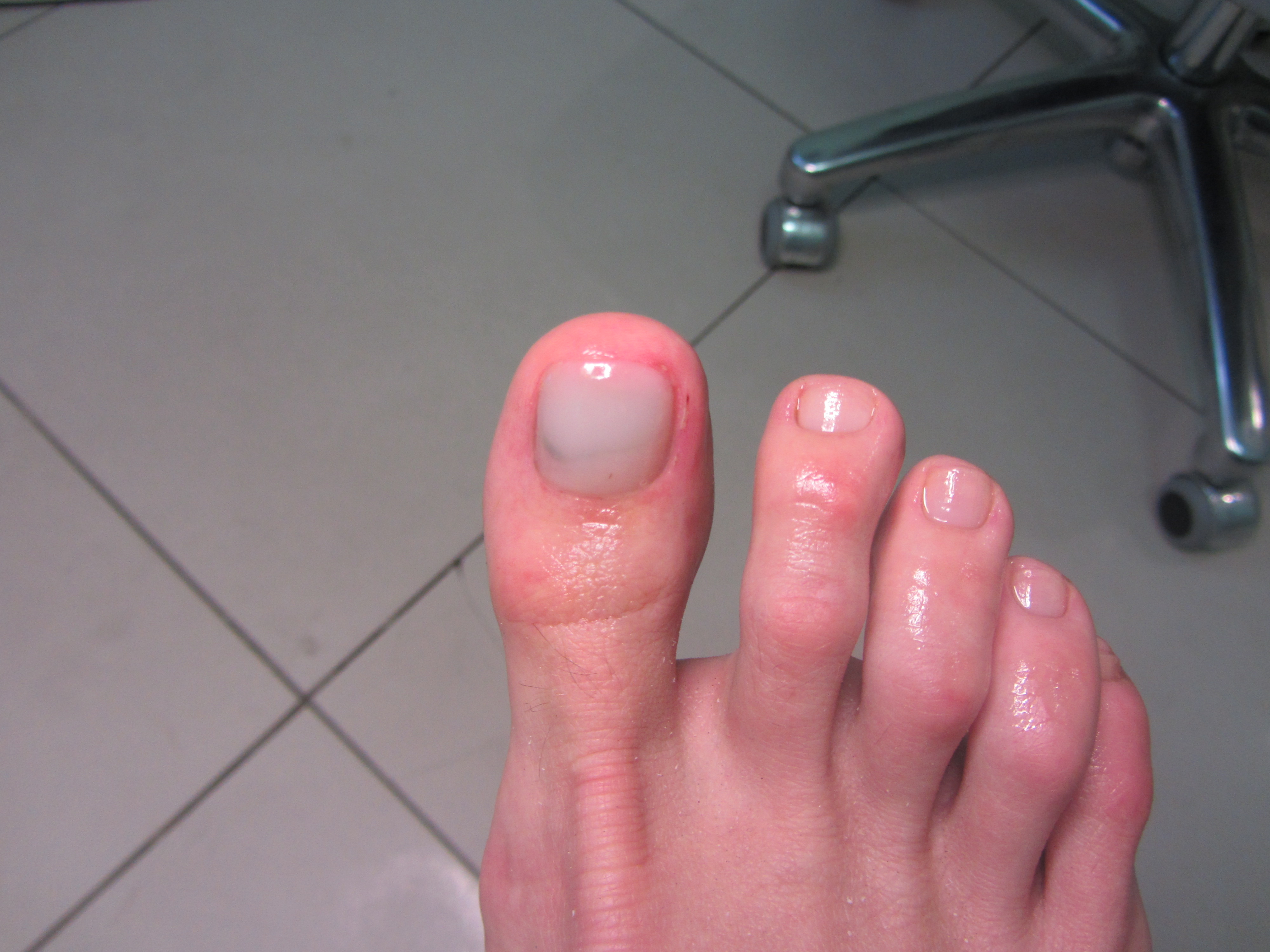
 Кроме того, вызвать подозрения на онихомикоз могут следующие сопутствующие симптомы, проявляющиеся на коже, близко расположенной к ногтям:
Кроме того, вызвать подозрения на онихомикоз могут следующие сопутствующие симптомы, проявляющиеся на коже, близко расположенной к ногтям: Однако ее толщина не меняется, да и естественный блеск сохраняется.
Однако ее толщина не меняется, да и естественный блеск сохраняется. То есть если одна разновидность грибка устойчива к одному препарату, то другой возбудитель от этого средства гибнет.
То есть если одна разновидность грибка устойчива к одному препарату, то другой возбудитель от этого средства гибнет. Может распространяться на межпальцевые складки, причем как всех пальцев, так и некоторых.
Может распространяться на межпальцевые складки, причем как всех пальцев, так и некоторых.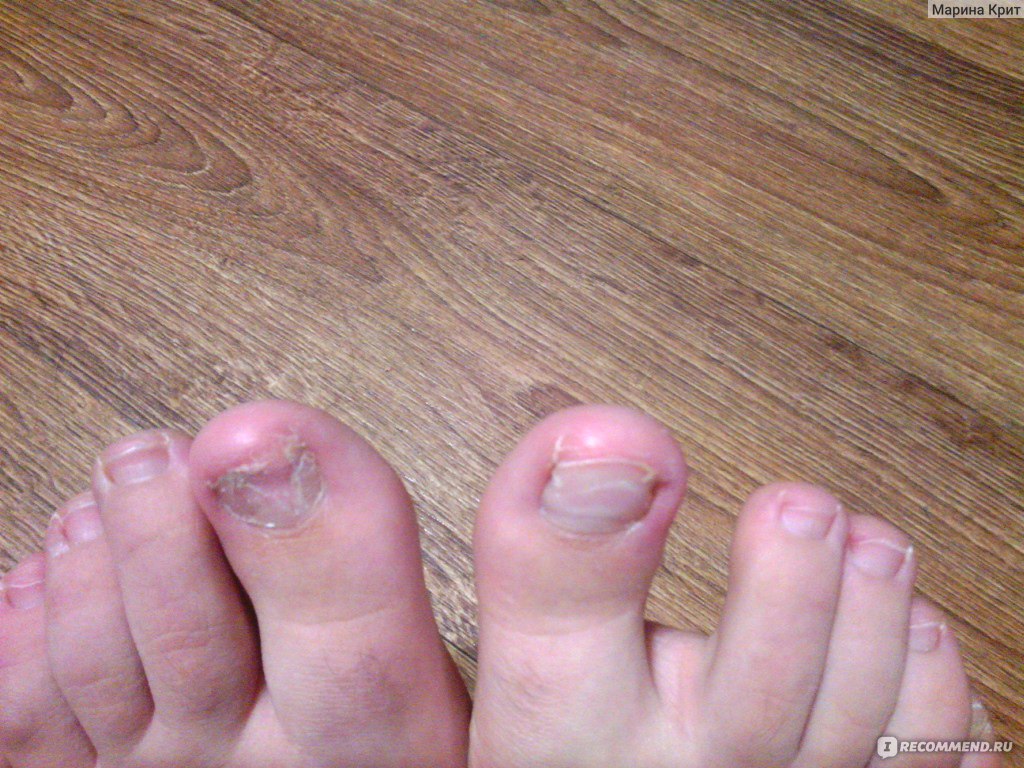 Цвет ногтя зависит от того, какой вид грибка стал возбудителем инфекции.
Цвет ногтя зависит от того, какой вид грибка стал возбудителем инфекции. Однако, кроме чисто эстетических проблем и дискомфорта, грибок может стать причиной серьёзных осложнений, вплоть до гнойного инфицирования пораженных областей и даже развития гангрены. Поэтому не затягивайте с лечением, принимайте меры сразу, как болезнь была обнаружена.
Однако, кроме чисто эстетических проблем и дискомфорта, грибок может стать причиной серьёзных осложнений, вплоть до гнойного инфицирования пораженных областей и даже развития гангрены. Поэтому не затягивайте с лечением, принимайте меры сразу, как болезнь была обнаружена. Заразиться болезнью также можно путем использования личных вещей больного человека.
Заразиться болезнью также можно путем использования личных вещей больного человека. Это случается тогда, когда человек носит носки из синтетических тканей и узкую обувь, изготовленную из искусственных «не дышащих» материалов.
Это случается тогда, когда человек носит носки из синтетических тканей и узкую обувь, изготовленную из искусственных «не дышащих» материалов.
 Это может сопровождаться выделение гноя из-под ногтя и резким неприятным запахом от ног. Со временем ноготь разрушается, шелушение становится сильнее и поражает участки кожи между пальцами.
Это может сопровождаться выделение гноя из-под ногтя и резким неприятным запахом от ног. Со временем ноготь разрушается, шелушение становится сильнее и поражает участки кожи между пальцами.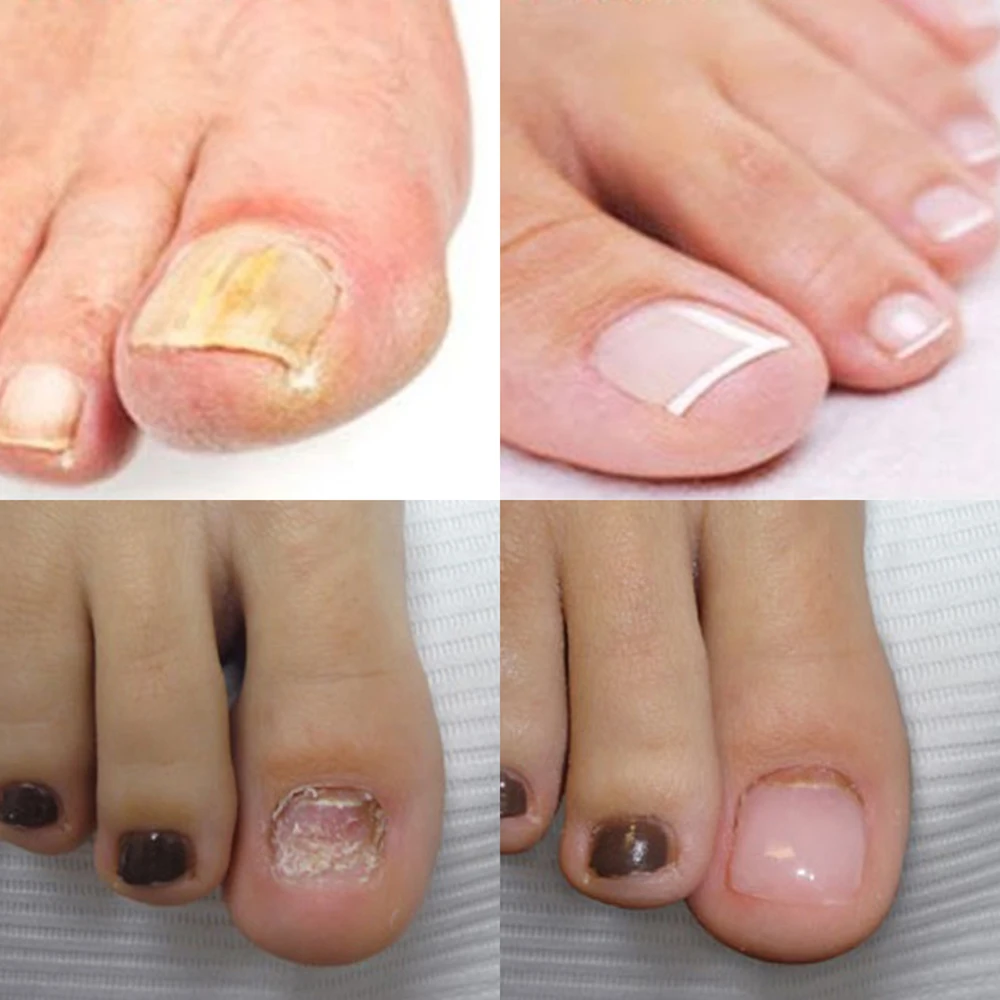 Важно помнить, что чем раньше обнаружены симптомы грибка и начато лечение, тем быстрее удается избавиться от болезни.
Важно помнить, что чем раньше обнаружены симптомы грибка и начато лечение, тем быстрее удается избавиться от болезни. Такие препараты обычно выпускаются в пузырьках с пипеткой. Средство наносится на ногтевую пластину. Благодаря жидкой консистенции, вещество заполняет малейшие неровности и попадает под ногтевую пластину, тем самым эффективно воздействуя на пораженную область.
Такие препараты обычно выпускаются в пузырьках с пипеткой. Средство наносится на ногтевую пластину. Благодаря жидкой консистенции, вещество заполняет малейшие неровности и попадает под ногтевую пластину, тем самым эффективно воздействуя на пораженную область.
 А едва приметные полоски, пятна и изменение оттенка рогового слоя должны служить поводом для посещения специалиста;
А едва приметные полоски, пятна и изменение оттенка рогового слоя должны служить поводом для посещения специалиста;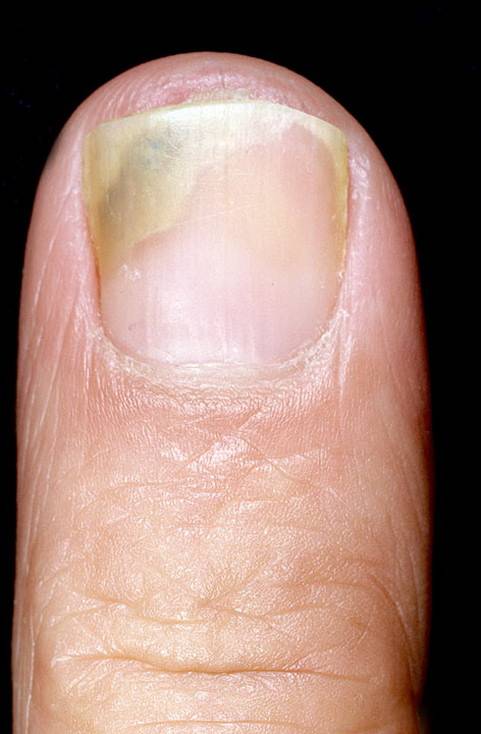
 Латеральный онихомикоз очень часто возникает параллельно с дистальной формой заражения патогеном, поэтому многих пациентов интересует, как выглядит начальная стадия грибка ногтей при подобном сочетании областей поражения. Роговая пластина приобретает тусклый желтый вид с наличием поперечных борозд и истончением кератиноцитов по всему периметру твердых придаточных образований. Если инфицирование произошло по причине заражения плесневыми патогенами, первая стадия грибка ногтей характеризуется окрашиванием пластин в сине-зеленый или черный цвет.
Латеральный онихомикоз очень часто возникает параллельно с дистальной формой заражения патогеном, поэтому многих пациентов интересует, как выглядит начальная стадия грибка ногтей при подобном сочетании областей поражения. Роговая пластина приобретает тусклый желтый вид с наличием поперечных борозд и истончением кератиноцитов по всему периметру твердых придаточных образований. Если инфицирование произошло по причине заражения плесневыми патогенами, первая стадия грибка ногтей характеризуется окрашиванием пластин в сине-зеленый или черный цвет.
 Также придаточные образования на пальцах рук могут становиться коричневыми или фиолетовыми, что свидетельствует о паразитирующем дрожжеподобном агенте.
Также придаточные образования на пальцах рук могут становиться коричневыми или фиолетовыми, что свидетельствует о паразитирующем дрожжеподобном агенте.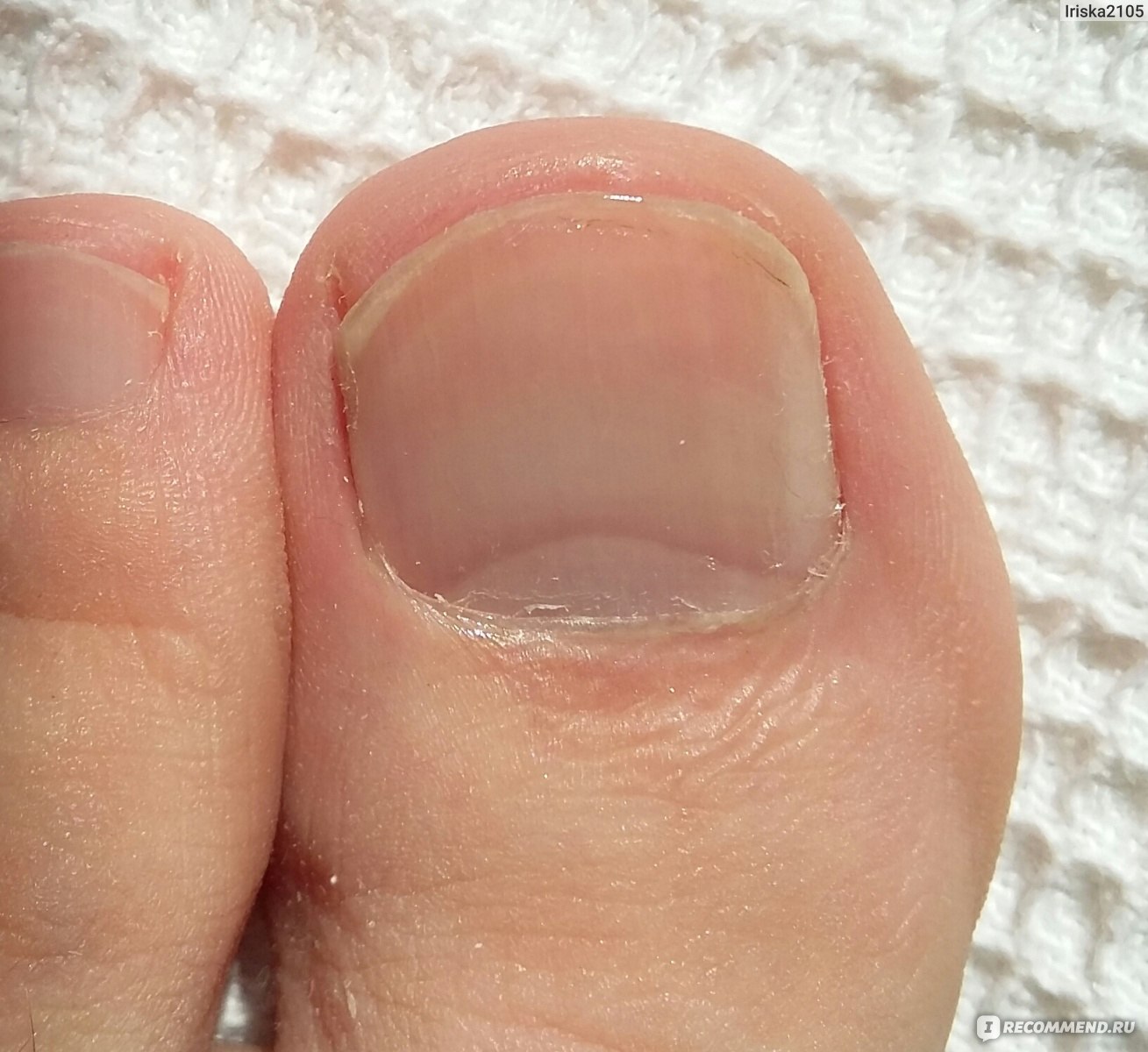
 Грибковые образования очень опасны, могут привести к полной утрате рогового слоя. Недуг некрасиво выглядит, является причиной неприятных ощущений, зуда, покраснений кожных покровов.
Грибковые образования очень опасны, могут привести к полной утрате рогового слоя. Недуг некрасиво выглядит, является причиной неприятных ощущений, зуда, покраснений кожных покровов.

 По статистике этим недугом поражен каждый 10-й человек планеты.
По статистике этим недугом поражен каждый 10-й человек планеты. Своевременная диагностика и начало лечения позволяет быстро и эффективно избавиться от проблемы.
Своевременная диагностика и начало лечения позволяет быстро и эффективно избавиться от проблемы. Однако обычно недуг поражает первый и пятый пальцы стопы, по причине наиболее тесного соседства обувью.
Однако обычно недуг поражает первый и пятый пальцы стопы, по причине наиболее тесного соседства обувью.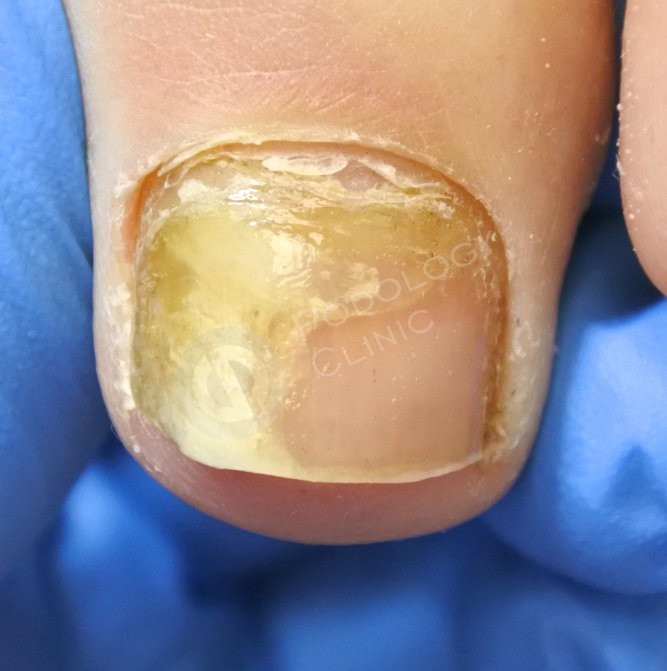 Протекание: фолликулы пластин раздуваются, становясь очень красными и болезненными.
Протекание: фолликулы пластин раздуваются, становясь очень красными и болезненными.
 на пораженные участки.
на пораженные участки. Это приводит к рецидиву и необходимости лечения с самого начала.
Это приводит к рецидиву и необходимости лечения с самого начала. Последним вариантом актуального лечения онхомикоза является бифоназол в сочетании с 40% раствором мочевины.
Последним вариантом актуального лечения онхомикоза является бифоназол в сочетании с 40% раствором мочевины.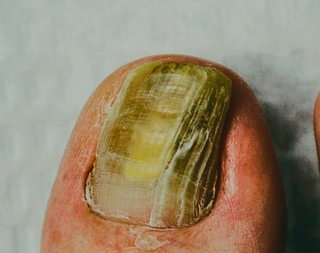 Тербинафин (международное название, в аптеке следует искать коммерческие аналоги), фунгициды (убивают возбудителя) излечивают заболевание и препятствует последующему распространению спор. Эти препараты работают как с дрожжевыми вирусами, так и с дерматофитами, чаще всего встречающимися причинами грибка ногтей.
Тербинафин (международное название, в аптеке следует искать коммерческие аналоги), фунгициды (убивают возбудителя) излечивают заболевание и препятствует последующему распространению спор. Эти препараты работают как с дрожжевыми вирусами, так и с дерматофитами, чаще всего встречающимися причинами грибка ногтей.

 Протекает патология поэтапно:
Протекает патология поэтапно: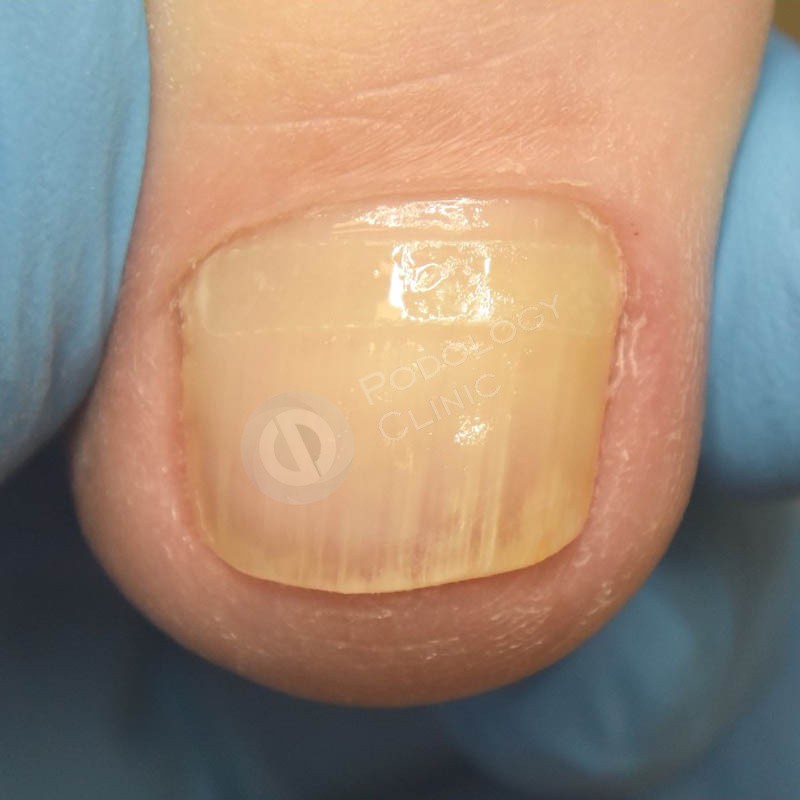 Дополнительным симптомом может быть появление сухости кожи, шелушение, зуд, краснота эпидермиса, прилегающего к очагу воспаления. Если своевременно не принять лечебные действия, то пациенту грозит:
Дополнительным симптомом может быть появление сухости кожи, шелушение, зуд, краснота эпидермиса, прилегающего к очагу воспаления. Если своевременно не принять лечебные действия, то пациенту грозит: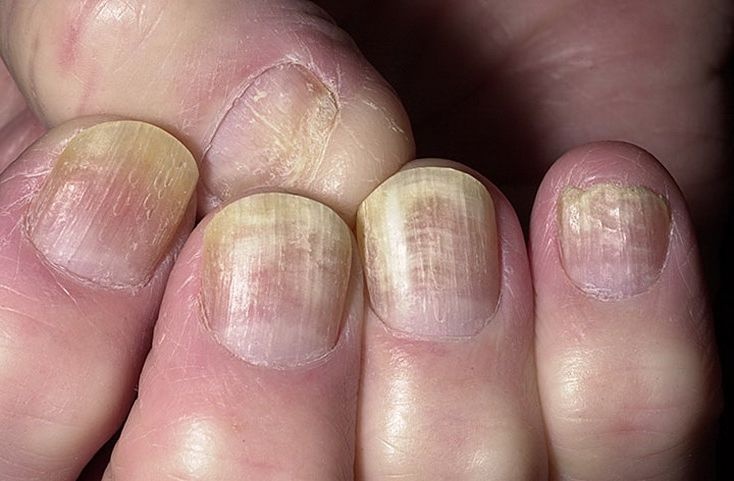 Если этого не сделать, то плесень появится и на других ногтях, изменит цвет пластин, деформирует их. Инфекция будет активно размножаться, разрастаясь в масштабах.
Если этого не сделать, то плесень появится и на других ногтях, изменит цвет пластин, деформирует их. Инфекция будет активно размножаться, разрастаясь в масштабах.


 Лечение онихомикоза в Москве
Лечение онихомикоза в Москве Но бороться с грибком надо не только для того, чтобы вернуть ногтям правильную форму и блеск. Если грибок не лечить, он будет распространяться дальше. Обычно первым поражается ноготь большого пальца ноги. Если лечение не начато, грибок переходит на другие пальцы ног, а поскольку мы неизбежно касаемся своих ног руками, то впоследствии возможно заражение грибком ногтей и на руках. Грибок также распространяется на окружающую ноготь кожу, вызывая её раздражение и зуд.
Но бороться с грибком надо не только для того, чтобы вернуть ногтям правильную форму и блеск. Если грибок не лечить, он будет распространяться дальше. Обычно первым поражается ноготь большого пальца ноги. Если лечение не начато, грибок переходит на другие пальцы ног, а поскольку мы неизбежно касаемся своих ног руками, то впоследствии возможно заражение грибком ногтей и на руках. Грибок также распространяется на окружающую ноготь кожу, вызывая её раздражение и зуд.
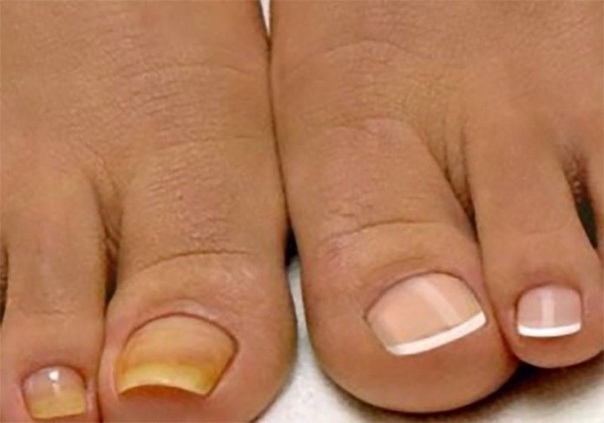 У детей грибок ногтей встречается очень редко, и, наоборот, у пожилых людей он выявляется сравнительно часто. При этом мужчины страдают онихомикозом чаще, чем женщины.
У детей грибок ногтей встречается очень редко, и, наоборот, у пожилых людей он выявляется сравнительно часто. При этом мужчины страдают онихомикозом чаще, чем женщины.
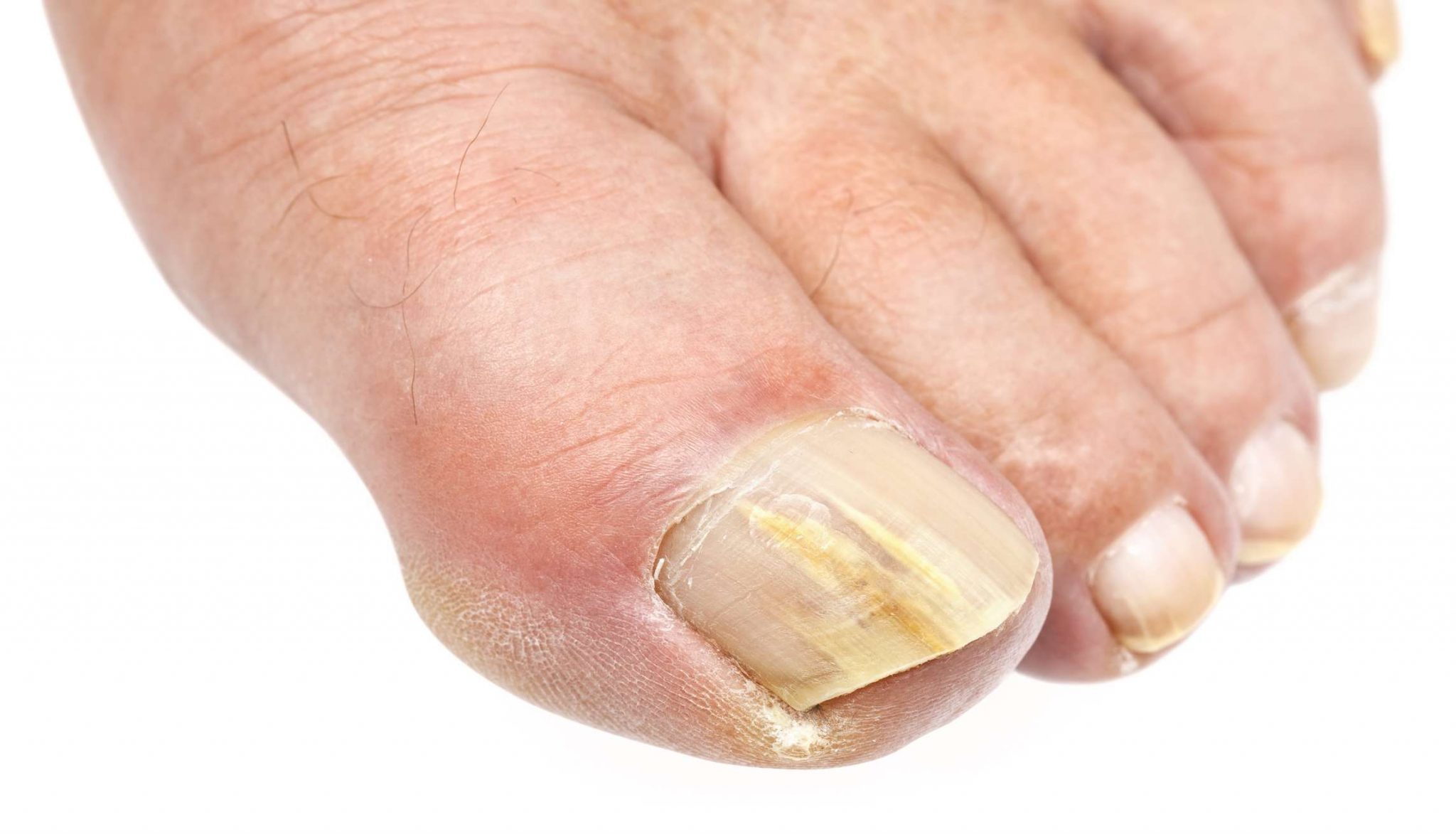
 Грибок Candida обычно поражает сначала задний ногтевой валик (возникает паронихия), и только потом страдает сам ноготь. Один из видов дерматофитов (Т. mentagrophytes) может проникнуть прямо через ногтевую пластину.
Грибок Candida обычно поражает сначала задний ногтевой валик (возникает паронихия), и только потом страдает сам ноготь. Один из видов дерматофитов (Т. mentagrophytes) может проникнуть прямо через ногтевую пластину.
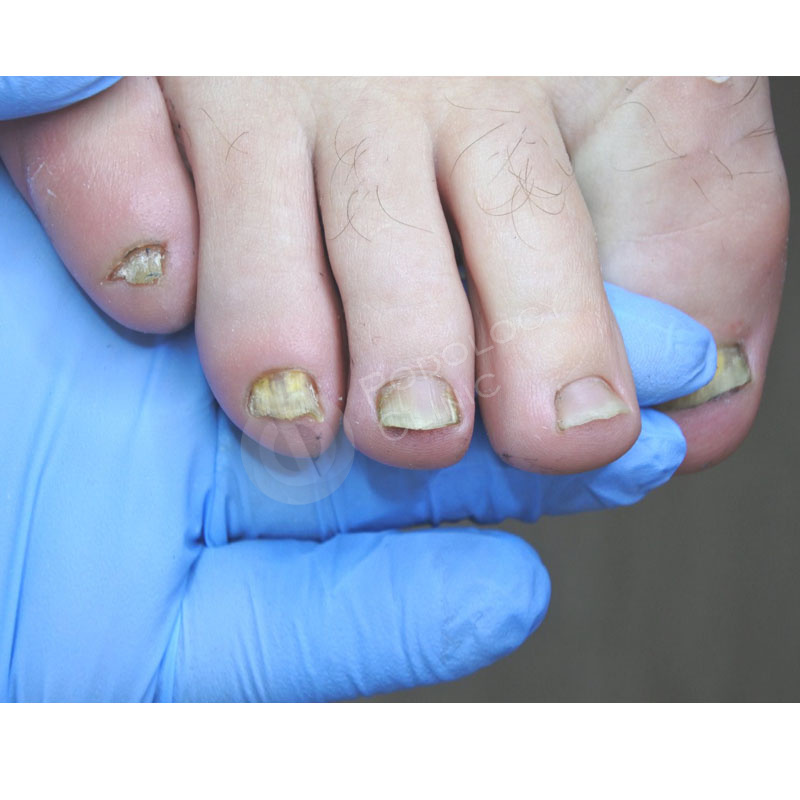 Заболевание проявляется в виде белых или желтоватых пятен, которые постепенно увеличиваются в размерах. В конце концов, меняется цвет всего ногтя. Ногтевая пластина может отслаиваться, так как нарушается срастание ногтя с подногтевыми тканями.
Заболевание проявляется в виде белых или желтоватых пятен, которые постепенно увеличиваются в размерах. В конце концов, меняется цвет всего ногтя. Ногтевая пластина может отслаиваться, так как нарушается срастание ногтя с подногтевыми тканями.
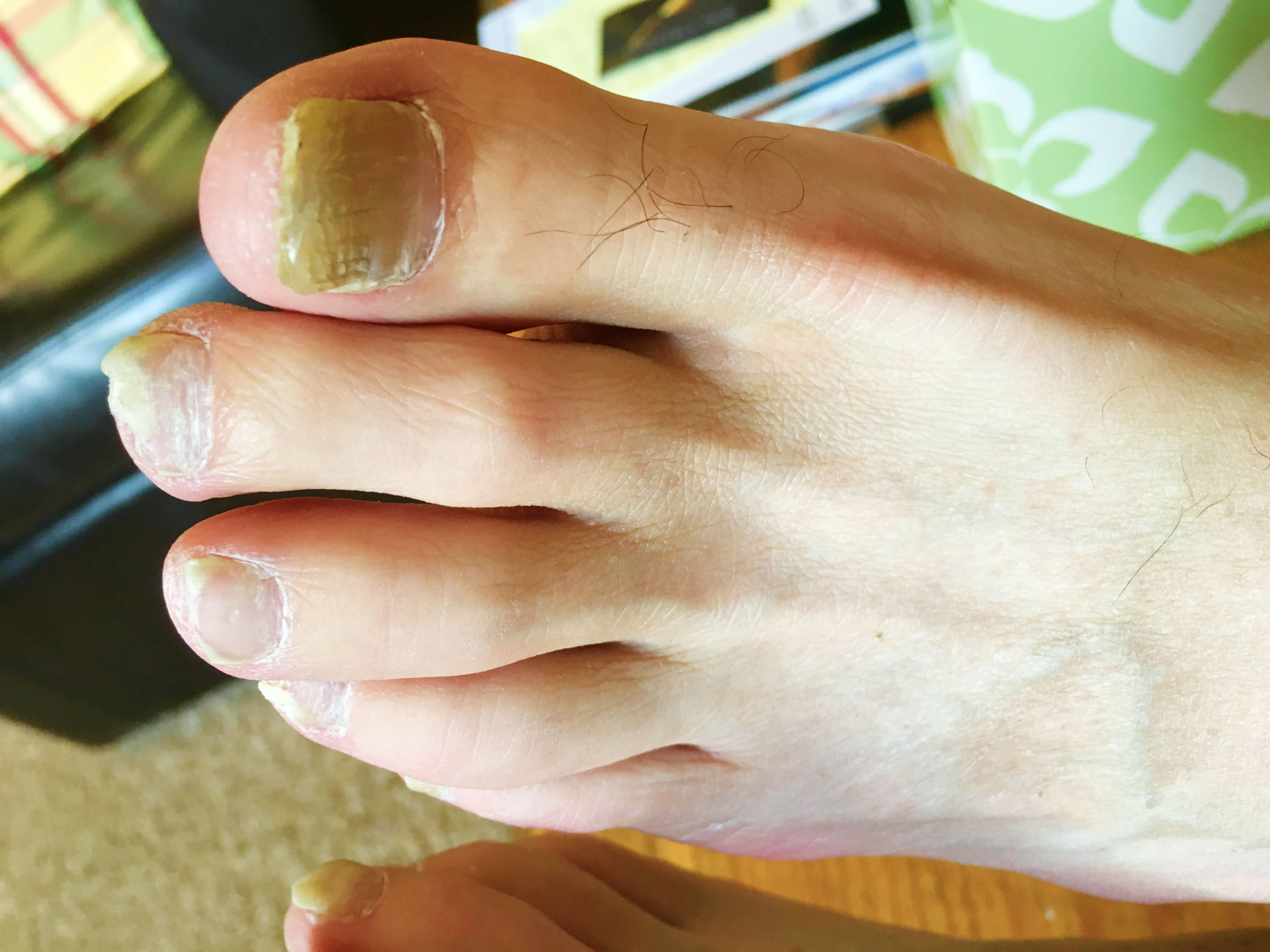 В конце концов, ноготь может утратиться полностью.
В конце концов, ноготь может утратиться полностью.

 Не прекращайте обрабатывать место поражения до истечения срока, назначенного врачом. Прежде чем снять лечение, врач, скорее всего, сделает ещё один соскоб, чтобы лабораторное исследование подтвердило отсутствие грибка. Иначе велик риск рецидива заболевания.
Не прекращайте обрабатывать место поражения до истечения срока, назначенного врачом. Прежде чем снять лечение, врач, скорее всего, сделает ещё один соскоб, чтобы лабораторное исследование подтвердило отсутствие грибка. Иначе велик риск рецидива заболевания.
 Помимо медикаментозного лечения грибка, врачи рекомендуют регулярно обрабатывать и зачищать пораженные участки, чтобы лекарство глубже проникло в ногтевую пластину. В любом случае, лечение онихомикоза требует времени и терпения.
Помимо медикаментозного лечения грибка, врачи рекомендуют регулярно обрабатывать и зачищать пораженные участки, чтобы лекарство глубже проникло в ногтевую пластину. В любом случае, лечение онихомикоза требует времени и терпения.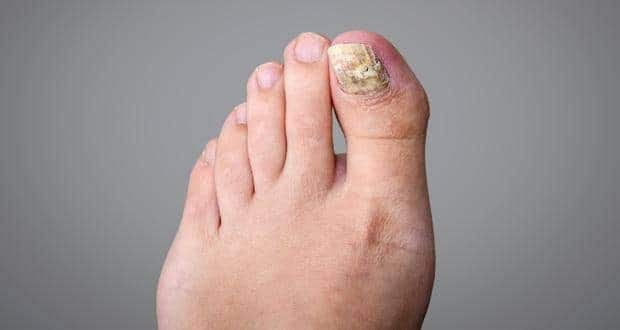 В нашем центре процедуру проводят опытные врачи дерматологи, которые хорошо знакомы не только с нюансами применения лазера, но и с принципами рационального лечения онихомикозов.
В нашем центре процедуру проводят опытные врачи дерматологи, которые хорошо знакомы не только с нюансами применения лазера, но и с принципами рационального лечения онихомикозов.
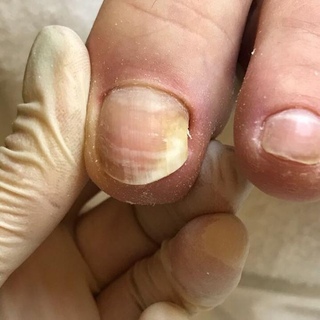
 ..
.. Ногти часто утолщаются и отрываются от ногтевого ложа (онихолизис), начиная с растущей части ногтя. Затем вы можете увидеть мусор под ногтями и обесцвечивание пораженного участка.
Ногти часто утолщаются и отрываются от ногтевого ложа (онихолизис), начиная с растущей части ногтя. Затем вы можете увидеть мусор под ногтями и обесцвечивание пораженного участка. Следует обследовать диабетиков с проблемами стопы из-за возможного риска развития язв стопы. Ваш врач может провести тестирование, например, соскоблить ноготь, чтобы проверить наличие грибков, или обрезать ноготь, чтобы найти бактериальный или грибковый рост (культуру), или получить специальное пятно для поиска грибков под микроскопом.
Следует обследовать диабетиков с проблемами стопы из-за возможного риска развития язв стопы. Ваш врач может провести тестирование, например, соскоблить ноготь, чтобы проверить наличие грибков, или обрезать ноготь, чтобы найти бактериальный или грибковый рост (культуру), или получить специальное пятно для поиска грибков под микроскопом. противогрибковые средства.
противогрибковые средства. или нет результатов.В настоящее время доказано, что лечение грибка ногтей на ногах лучше, чем спреи и кремы, но не такое радикальное, как операция на стопе.
или нет результатов.В настоящее время доказано, что лечение грибка ногтей на ногах лучше, чем спреи и кремы, но не такое радикальное, как операция на стопе. Это лечение предотвращает стоимость и риски, связанные с пероральными лекарствами, которые могут быть токсичными для печени и вызывать нежелательные побочные эффекты.
Это лечение предотвращает стоимость и риски, связанные с пероральными лекарствами, которые могут быть токсичными для печени и вызывать нежелательные побочные эффекты. Там может быть сочетание различных причин, вызывающих заболевание. Но, конечно же, есть еще несколько эффективных средств против грибка ногтей. Вы можете рассмотреть эти естественные методы лечения только для того, чтобы выявить главную причину появления черных ногтей на ногах.
Там может быть сочетание различных причин, вызывающих заболевание. Но, конечно же, есть еще несколько эффективных средств против грибка ногтей. Вы можете рассмотреть эти естественные методы лечения только для того, чтобы выявить главную причину появления черных ногтей на ногах.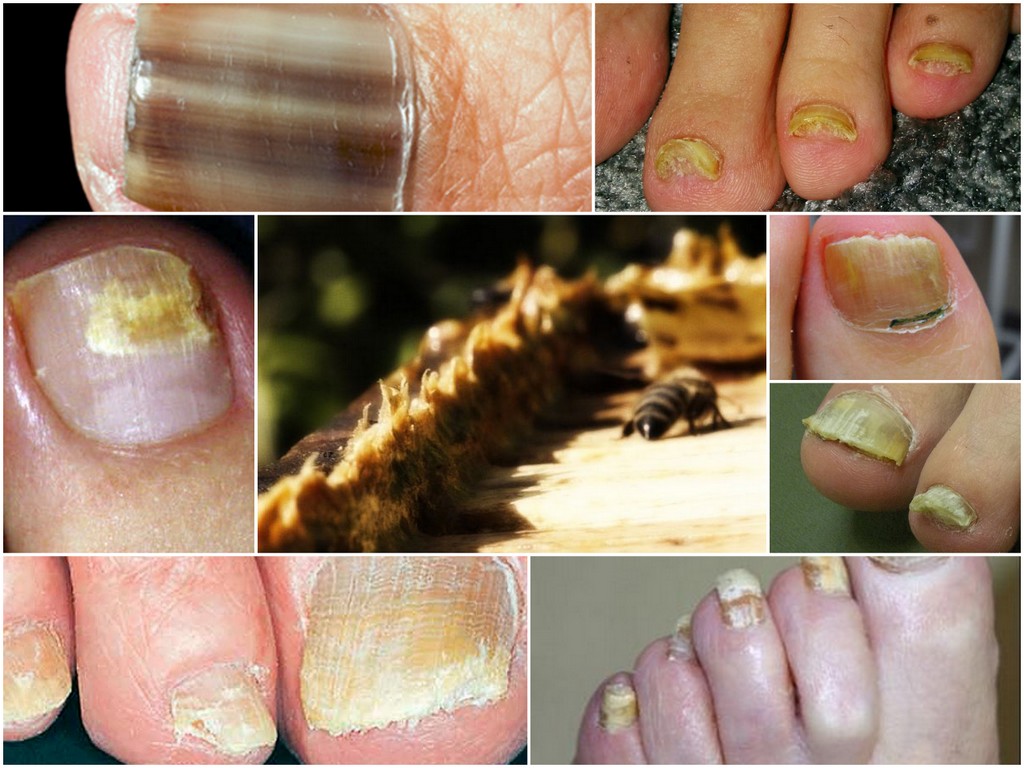
 Черные грибы также часто вызывают такие яркие, как блестящие, крошащиеся или резкие, так же как и изображения пораженных загрязнений.
Черные грибы также часто вызывают такие яркие, как блестящие, крошащиеся или резкие, так же как и изображения пораженных загрязнений. Кроме того, помимо борьбы с некоторыми вредными побочными эффектами, лекарства по рецепту предлагают ограниченный успех, когда дело доходит до лечения и лечения грибка ногтей черного цвета.
Кроме того, помимо борьбы с некоторыми вредными побочными эффектами, лекарства по рецепту предлагают ограниченный успех, когда дело доходит до лечения и лечения грибка ногтей черного цвета. Вы также должны были бы протирать дважды или трижды в день.
Вы также должны были бы протирать дважды или трижды в день.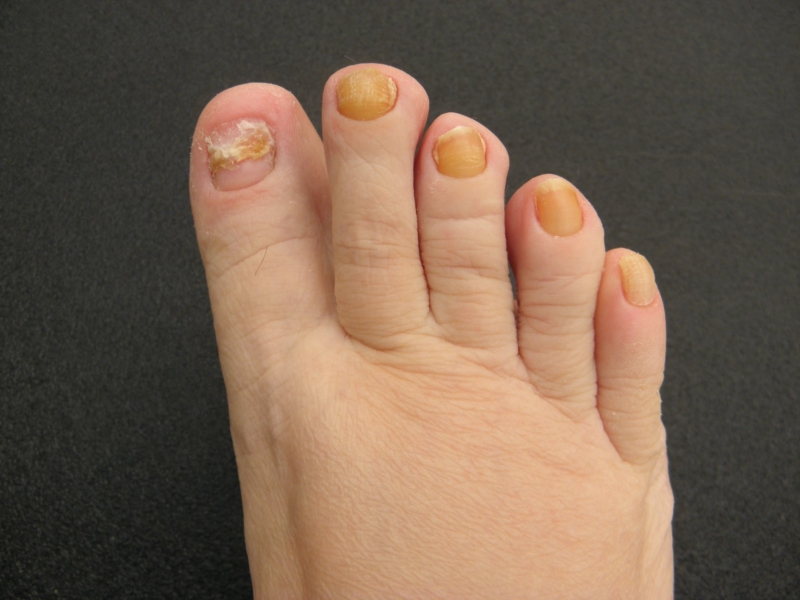 Смешайте листерин с теплой водой и замачивайте ноги в этой смеси, чтобы вылечить черный грибок ногтей на ногах.
Смешайте листерин с теплой водой и замачивайте ноги в этой смеси, чтобы вылечить черный грибок ногтей на ногах.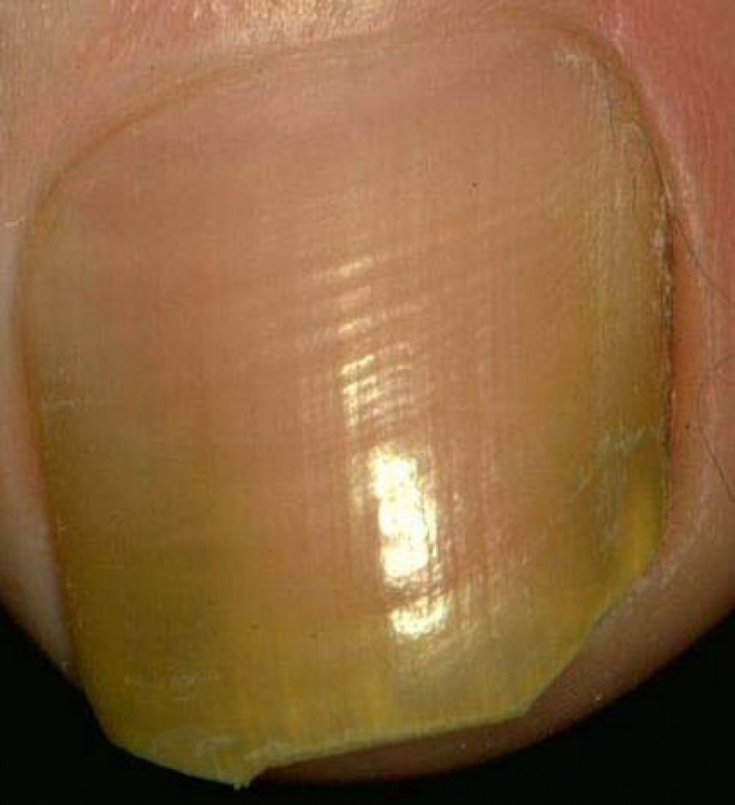
 Тальк и другие пропиточные машины могут быть полезны в поддержании низкого уровня жидкости.
Тальк и другие пропиточные машины могут быть полезны в поддержании низкого уровня жидкости. Всегда избегайте прогулок в общественных местах, частичных повреждениях, влажных местах, таких как бассейны, кафе, комнаты для салонов и тренажерные залы.
Всегда избегайте прогулок в общественных местах, частичных повреждениях, влажных местах, таких как бассейны, кафе, комнаты для салонов и тренажерные залы. В свете этих условий мы часто видим три распространенных проблемы с ногтями на ногах.
В свете этих условий мы часто видим три распространенных проблемы с ногтями на ногах.
 Однако пероральные противогрибковые препараты не всегда подходят для многих людей из-за потенциальных побочных эффектов и стоимости.
Однако пероральные противогрибковые препараты не всегда подходят для многих людей из-за потенциальных побочных эффектов и стоимости. Обратите внимание, что вросший ноготь обычно не виден, потому что он находится под кожей.
Обратите внимание, что вросший ноготь обычно не виден, потому что он находится под кожей.
 Возможно, ваша новая обувь слишком тесная или свободная, что может привести к большему трению о палец ноги во время тренировки. Это также может быть результатом внезапной травмы, например, ушиба пальца ноги или падения на него предмета.
Возможно, ваша новая обувь слишком тесная или свободная, что может привести к большему трению о палец ноги во время тренировки. Это также может быть результатом внезапной травмы, например, ушиба пальца ноги или падения на него предмета.
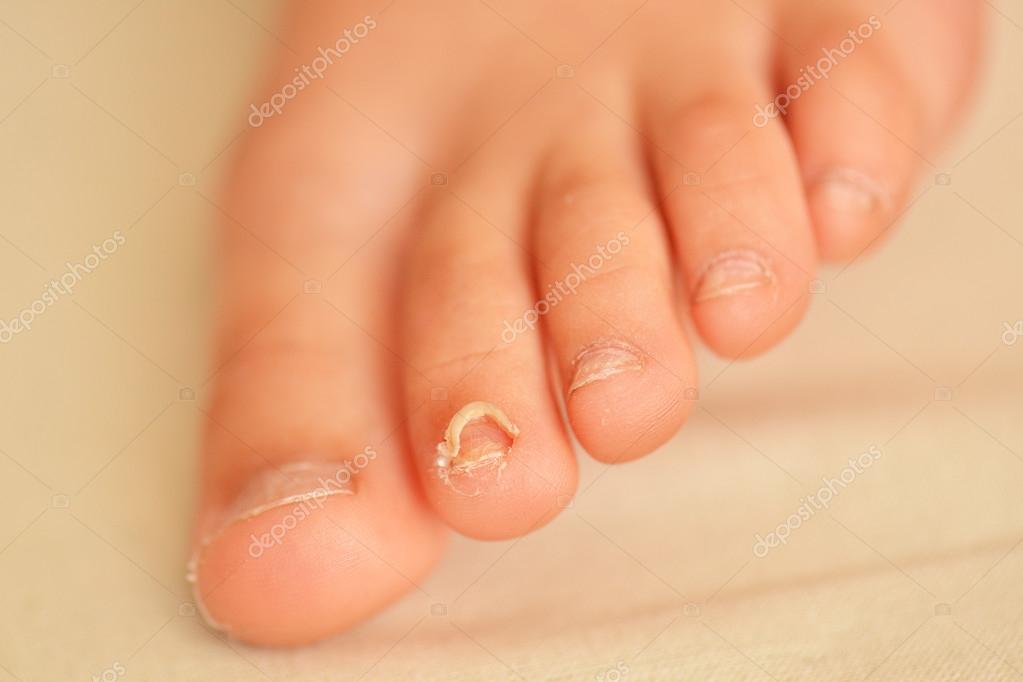 Подрезать утолщенный ноготь может быть сложно. Если ноготь станет слишком толстым, носить обувь может стать неудобно.
Подрезать утолщенный ноготь может быть сложно. Если ноготь станет слишком толстым, носить обувь может стать неудобно. 


 Это необычная форма рака кожи, которая развивается под ногтем на руках или ногах.Подногтевой означает «под ногтем».
Это необычная форма рака кожи, которая развивается под ногтем на руках или ногах.Подногтевой означает «под ногтем». К этим причинам относятся:
К этим причинам относятся: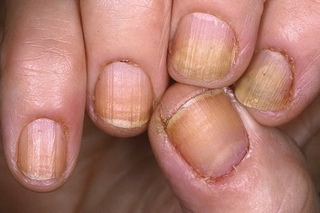
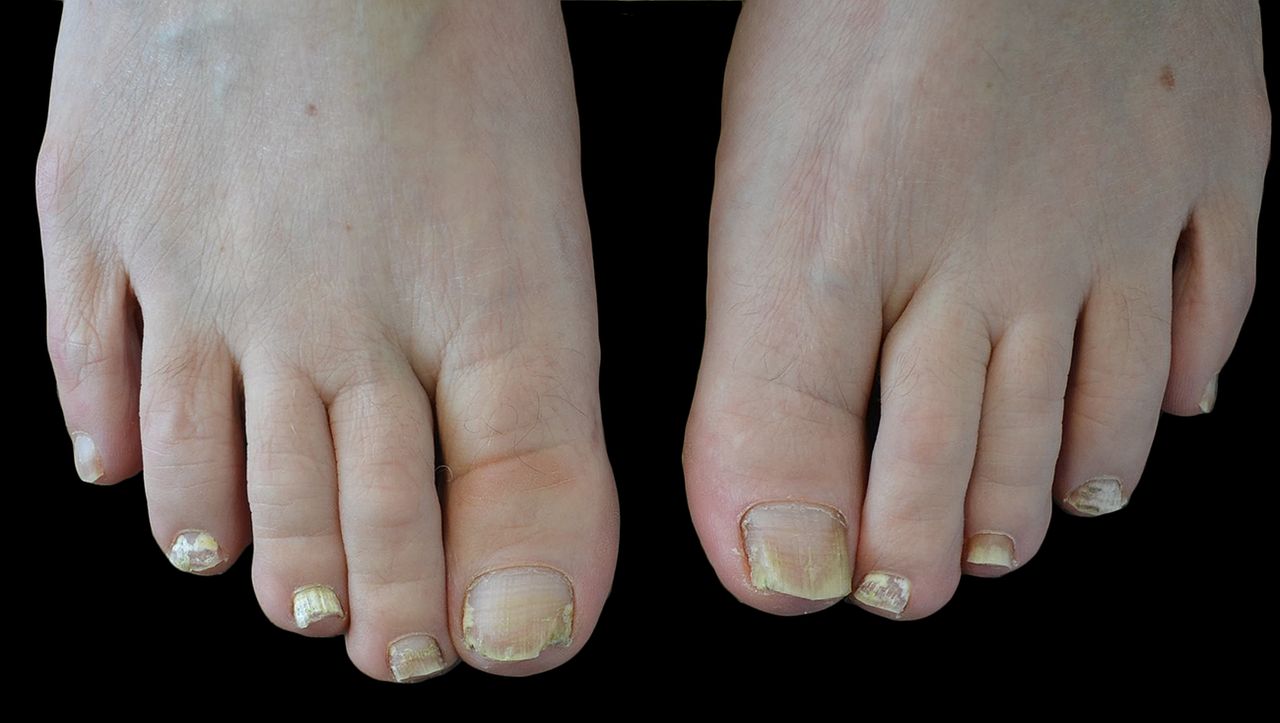
 Если у вас есть фотографии грибов, отправьте их нам. Вы можете получить за это кредит или мы можем не указывать ваше имя (по умолчанию имя отсутствует, если не предоставлено разрешение). Спасибо многим людям, приславшим свои фотографии; сайт растет! См. Внизу этой страницы, как добавить свой. Если они не очень четкие, я не могу их опубликовать — кому нужны размытые фотографии? Щелкните некоторые фотографии, чтобы увидеть их в увеличенном виде. Все права защищены.
Если у вас есть фотографии грибов, отправьте их нам. Вы можете получить за это кредит или мы можем не указывать ваше имя (по умолчанию имя отсутствует, если не предоставлено разрешение). Спасибо многим людям, приславшим свои фотографии; сайт растет! См. Внизу этой страницы, как добавить свой. Если они не очень четкие, я не могу их опубликовать — кому нужны размытые фотографии? Щелкните некоторые фотографии, чтобы увидеть их в увеличенном виде. Все права защищены. Пивной раствор помогает, но вы должны быть терпеливыми и настойчивыми.По всей видимости, у меня был тяжелый грибок ногтей на ногах. Я использовал этот метод ежедневно около полугода. Я увидел первые результаты примерно через месяц. Теперь у меня здоровый ноготь на ноге! Сьюзен.
Пивной раствор помогает, но вы должны быть терпеливыми и настойчивыми.По всей видимости, у меня был тяжелый грибок ногтей на ногах. Я использовал этот метод ежедневно около полугода. Я увидел первые результаты примерно через месяц. Теперь у меня здоровый ноготь на ноге! Сьюзен. Через месяц стало лучше, через 3 месяца почти полностью исчезло, а через четыре месяца полностью. Я держал его еще 2 месяца, о, да, никаких побочных эффектов.
Через месяц стало лучше, через 3 месяца почти полностью исчезло, а через четыре месяца полностью. Я держал его еще 2 месяца, о, да, никаких побочных эффектов. Я имею дело с этим грибком много лет и готов на все, чтобы избавиться от него.
Я имею дело с этим грибком много лет и готов на все, чтобы избавиться от него.
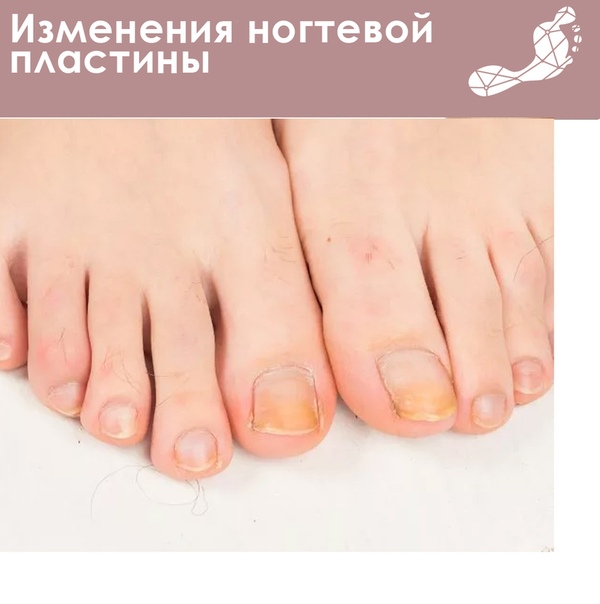
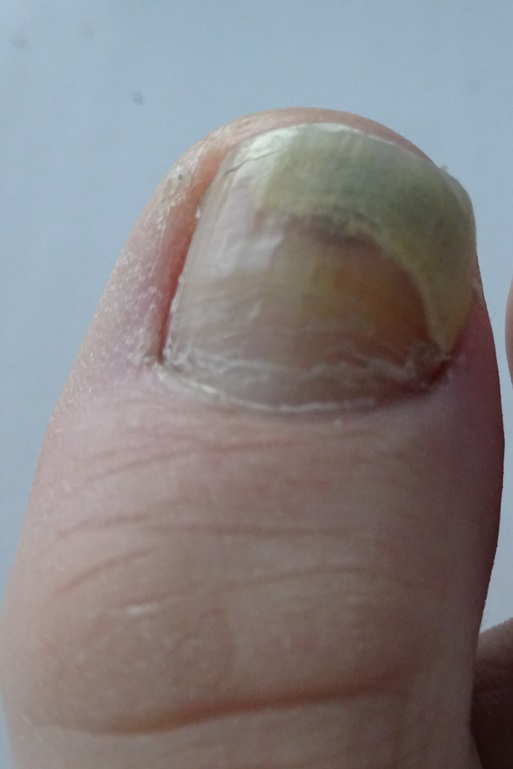 (доказательство?)
(доказательство?)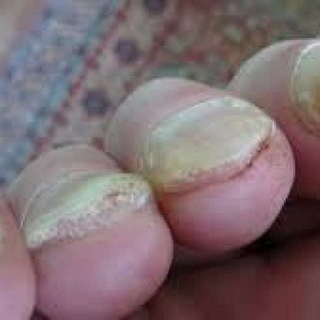
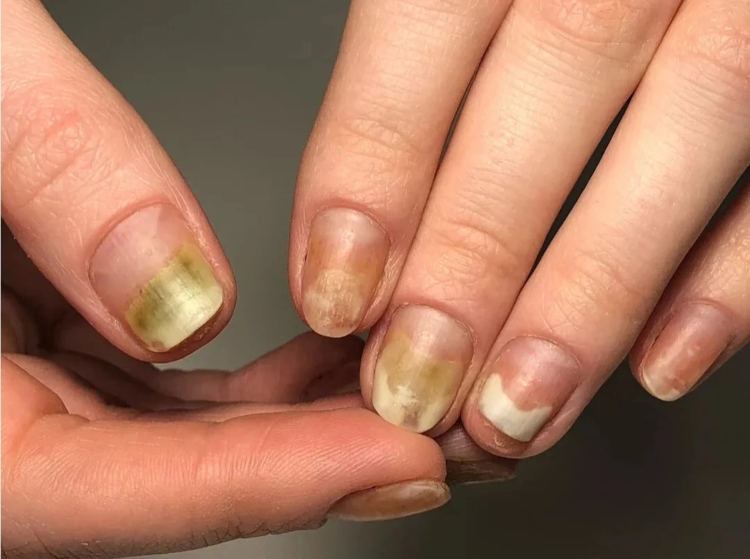 Ни за что. Я все же выбрал актуальное. И вроде как помогает. Мои ногти на ногах (у меня они на обоих больших пальцах ног. Мой правый палец на фото как худший) определенно лучше, чем раньше!
Ни за что. Я все же выбрал актуальное. И вроде как помогает. Мои ногти на ногах (у меня они на обоих больших пальцах ног. Мой правый палец на фото как худший) определенно лучше, чем раньше! 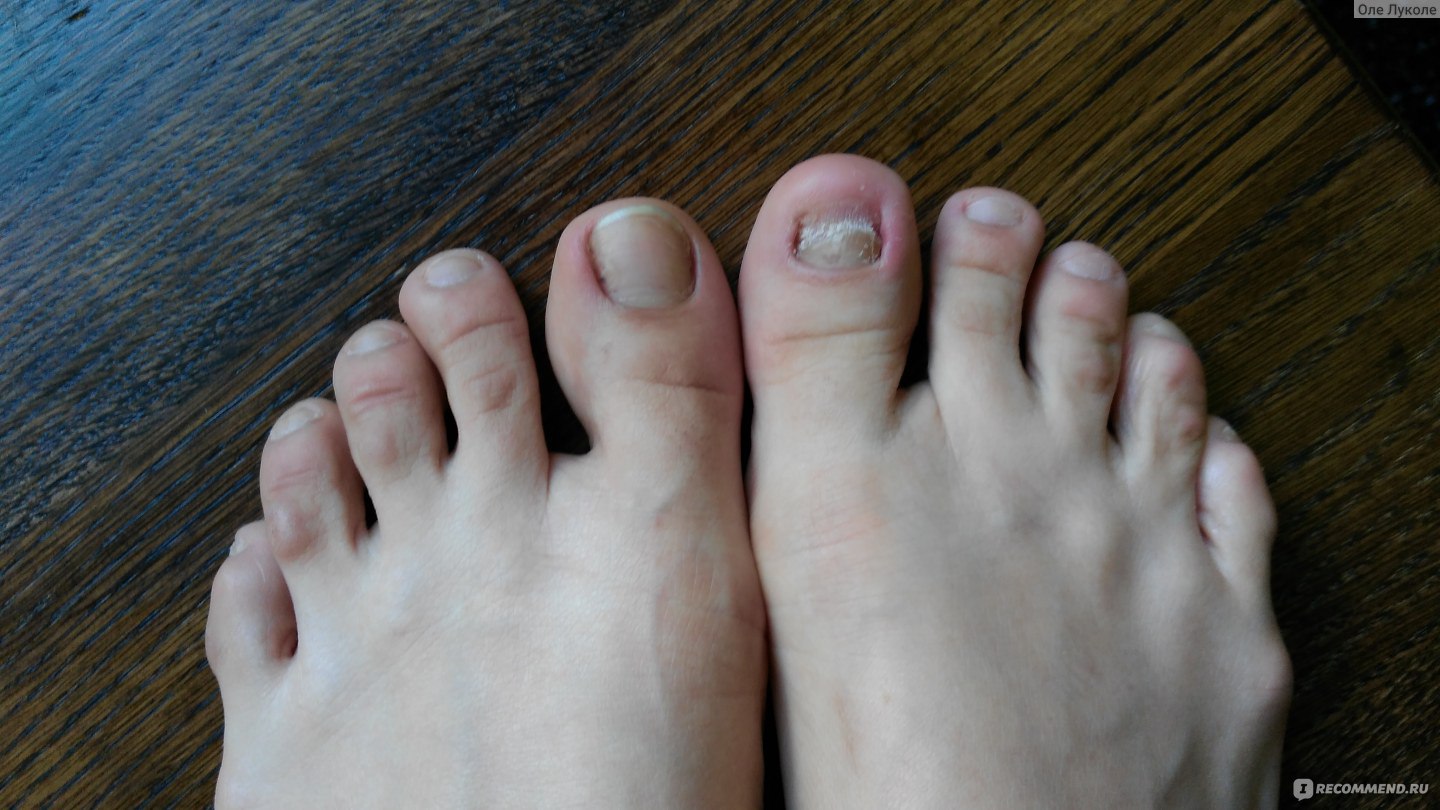
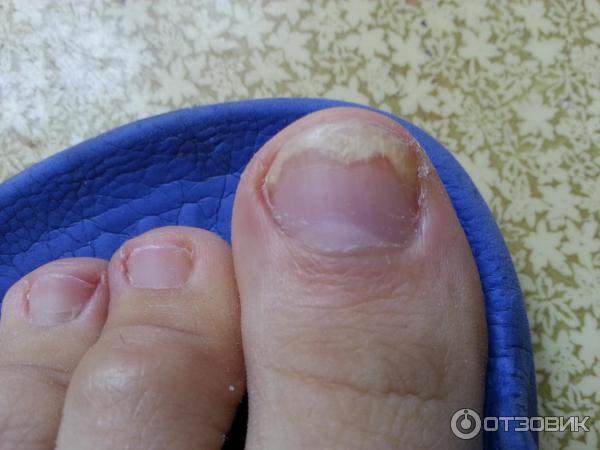 Уолши
Уолши  Мы предлагаем взять 5 сразу, выбрать два лучших и выбросить остальные. Если у вас есть цифровая камера без объектива для макросъемки, держите камеру примерно в 3 футах от грибка на пальце ноги и используйте настройку самого высокого разрешения на цифровой камере. Если у вас обычный пленочный фотоаппарат, подойдите как можно ближе к имеющемуся объективу.Обычно, чтобы сделать хорошие фотографии ногтей на ногах на дешевую камеру, обычно составляет около 1 метра. Используйте вспышку, если вы не находитесь очень близко, или, поочередно, подходите к яркому окну или на улице при дневном свете. Картинку всегда можно обрезать (мы можем это сделать). Мы принимаем фотографии размером от 5 до 6 МБ по электронной почте. Мы были бы очень признательны за больше фотографий грибка ногтей на ногах. Пришлите свой, спасибо.
Мы предлагаем взять 5 сразу, выбрать два лучших и выбросить остальные. Если у вас есть цифровая камера без объектива для макросъемки, держите камеру примерно в 3 футах от грибка на пальце ноги и используйте настройку самого высокого разрешения на цифровой камере. Если у вас обычный пленочный фотоаппарат, подойдите как можно ближе к имеющемуся объективу.Обычно, чтобы сделать хорошие фотографии ногтей на ногах на дешевую камеру, обычно составляет около 1 метра. Используйте вспышку, если вы не находитесь очень близко, или, поочередно, подходите к яркому окну или на улице при дневном свете. Картинку всегда можно обрезать (мы можем это сделать). Мы принимаем фотографии размером от 5 до 6 МБ по электронной почте. Мы были бы очень признательны за больше фотографий грибка ногтей на ногах. Пришлите свой, спасибо.
 2
2
 Тренируем руки (видео)
Тренируем руки (видео)
 OLYMPIA WINNER
OLYMPIA WINNER 2012
2012 Какие мышцы, когда мозги не работают, на занятия спортом нет сил, а в зеркало даже смотреться не хочется?
Какие мышцы, когда мозги не работают, на занятия спортом нет сил, а в зеркало даже смотреться не хочется?
 Многим худеющим знакома ситуация, когда на «голодной» диете вес сначала резко падает, а потом вдруг надолго замирает. Но наступает день третий. Окрыленный вливанием углеводов организм продолжает расходовать имеющийся жир, а съеденные углеводы идут на восполнение запасов гликогена. Четвертый день как бы закрепляет полученный результат.
Многим худеющим знакома ситуация, когда на «голодной» диете вес сначала резко падает, а потом вдруг надолго замирает. Но наступает день третий. Окрыленный вливанием углеводов организм продолжает расходовать имеющийся жир, а съеденные углеводы идут на восполнение запасов гликогена. Четвертый день как бы закрепляет полученный результат. К тому же разнообразие пищевого рациона помогает не чувствовать себя обделенным: в высокоуглеводный день можно побаловать себя чем-нибудь вкусненьким.
К тому же разнообразие пищевого рациона помогает не чувствовать себя обделенным: в высокоуглеводный день можно побаловать себя чем-нибудь вкусненьким. Авторы углеводного чередования предлагают проводить такой «обман» организма используя четырехдневные циклы, в которых чередуются низкоуглеводные, высокоуглеводные и смешанные углеводно-белковые дни.
Авторы углеводного чередования предлагают проводить такой «обман» организма используя четырехдневные циклы, в которых чередуются низкоуглеводные, высокоуглеводные и смешанные углеводно-белковые дни. Если вы регулярно посещаете спортивный зал, и в вашу задачу входит наращивание мышечной массы – углеводное чередование прекрасно вам подойдет. Тем же, кто ведет сидячий образ жизни, или имеет очень большой вес, не позволяющий прибегать к интенсивным физическим нагрузкам, придется диету пересмотреть. К примеру, 3-4 г белка на кг веса – количество, годное только для тех, кто готовит себя к титулу «мистер Вселенная». Для обычного человека достаточно около 1 г белка на кг нормального (не фактического!) веса, а превышение этого количества может привести к неприятным последствиям.
Если вы регулярно посещаете спортивный зал, и в вашу задачу входит наращивание мышечной массы – углеводное чередование прекрасно вам подойдет. Тем же, кто ведет сидячий образ жизни, или имеет очень большой вес, не позволяющий прибегать к интенсивным физическим нагрузкам, придется диету пересмотреть. К примеру, 3-4 г белка на кг веса – количество, годное только для тех, кто готовит себя к титулу «мистер Вселенная». Для обычного человека достаточно около 1 г белка на кг нормального (не фактического!) веса, а превышение этого количества может привести к неприятным последствиям.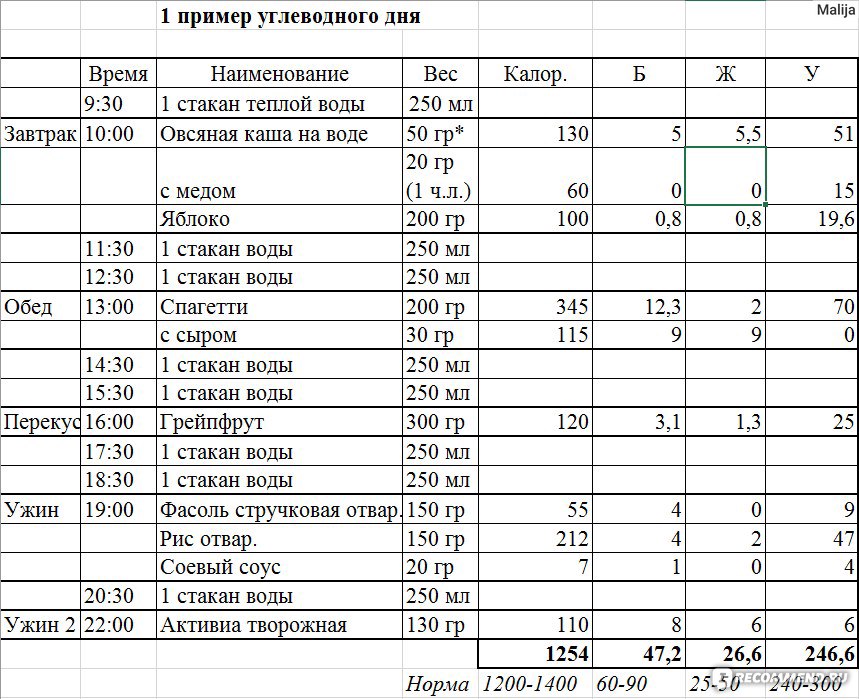 С другой стороны, если диета углеводного чередования соблюдается с целью согнать 1-3 лишних кг, такая низкая жирность не совсем оправдана.
С другой стороны, если диета углеводного чередования соблюдается с целью согнать 1-3 лишних кг, такая низкая жирность не совсем оправдана. Ну, а если вы все же прибавите к диете и регулярные физические нагрузки, вполне можно ждать хорошего результата.
Ну, а если вы все же прибавите к диете и регулярные физические нагрузки, вполне можно ждать хорошего результата. В них содержится питательная клетчатка, витамины, минералы и антиоксиданты.
В них содержится питательная клетчатка, витамины, минералы и антиоксиданты.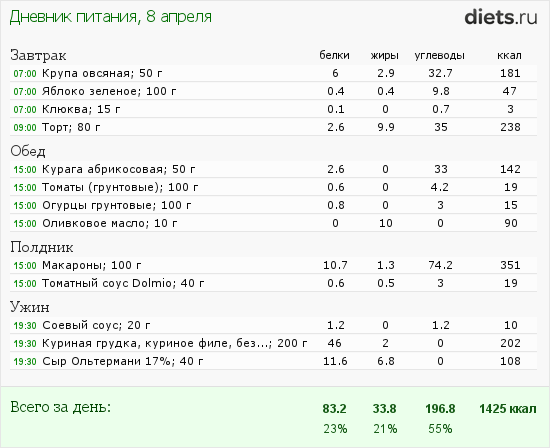
 л. творожного сыра = 100 ккал
л. творожного сыра = 100 ккал
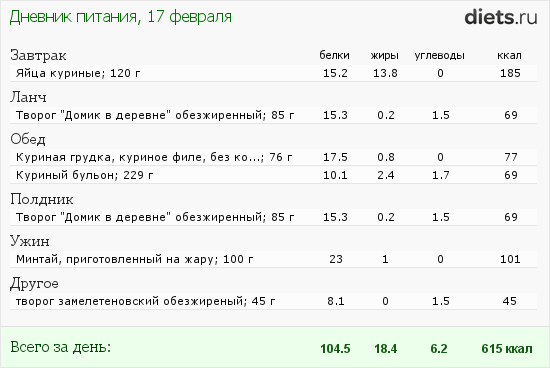 Но только не углеводная. Правда, есть несколько нюансов. Какие продукты можно употреблять на углеводной диете, в каком количестве их можно есть и когда, а также чем отличаются простые углеводы от сложных — все это читай ниже.
Но только не углеводная. Правда, есть несколько нюансов. Какие продукты можно употреблять на углеводной диете, в каком количестве их можно есть и когда, а также чем отличаются простые углеводы от сложных — все это читай ниже.

 Поэтому лучше придерживаться более щадящего варианта диеты, но дольше. Например, вариант на 2-4 недели пойдет на пользу организму и будет не менее эффективным. Зато после выхода с этой диеты (при условии соблюдении принципов правильного питания) потерянный вес не вернется.
Поэтому лучше придерживаться более щадящего варианта диеты, но дольше. Например, вариант на 2-4 недели пойдет на пользу организму и будет не менее эффективным. Зато после выхода с этой диеты (при условии соблюдении принципов правильного питания) потерянный вес не вернется.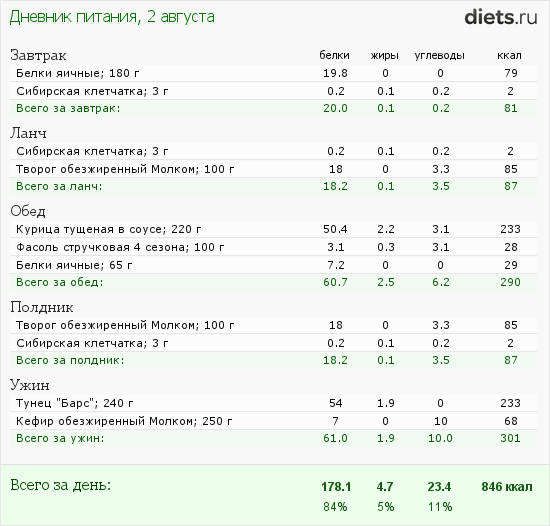 Также постепенно увеличивай и порцию, добавляй перекусы. За 21 день ты привыкнешь к новому режиму питания, а благодаря диете не сможешь переедать, да и научишься лучше контролировать свой аппетит.
Также постепенно увеличивай и порцию, добавляй перекусы. За 21 день ты привыкнешь к новому режиму питания, а благодаря диете не сможешь переедать, да и научишься лучше контролировать свой аппетит.
 Таким образом, жировые «депо» начинают истощаться. Но если организм не получает достаточное количество углеводов на протяжении длительного периода времени, то он начинает искать другие источники для восполнения энергии. Чтобы этого не произошло, на третий день предполагается увеличение в рационе углеводов. Одновременно происходит снижение доли белков в ежедневном меню для того, чтобы ежедневная калорийность оставалась в установленных пределах.
Таким образом, жировые «депо» начинают истощаться. Но если организм не получает достаточное количество углеводов на протяжении длительного периода времени, то он начинает искать другие источники для восполнения энергии. Чтобы этого не произошло, на третий день предполагается увеличение в рационе углеводов. Одновременно происходит снижение доли белков в ежедневном меню для того, чтобы ежедневная калорийность оставалась в установленных пределах.
 Например, вы мечтаете весить 50 килограммов. По нашей формуле вам требуется 200 граммов углеводов на весь день. Это фрукты, овощи, крупы, мучное. Разрешается немного шоколада, сладостей, но в пределах 1200-1500 килокалорий.
Например, вы мечтаете весить 50 килограммов. По нашей формуле вам требуется 200 граммов углеводов на весь день. Это фрукты, овощи, крупы, мучное. Разрешается немного шоколада, сладостей, но в пределах 1200-1500 килокалорий. Если не ставится цели совершить «революцию» в похудении, а избавиться от 5-15 кг, то придерживайтесь программы 2-3 месяца.
Если не ставится цели совершить «революцию» в похудении, а избавиться от 5-15 кг, то придерживайтесь программы 2-3 месяца. Нужно понимать то, что невозможно жестко распределить продукты на белковые и углеводные. Например, многие молочные продукты помимо того, что считаются белковыми, содержат и углеводы.
Нужно понимать то, что невозможно жестко распределить продукты на белковые и углеводные. Например, многие молочные продукты помимо того, что считаются белковыми, содержат и углеводы. По определенному значению составляем дневной рацион. Чтобы понимать, сколько еды нужно включить, можно воспользоваться таблицей калорийности продуктов с отдельным расчетом содержания белков, жиров и углеводов.
По определенному значению составляем дневной рацион. Чтобы понимать, сколько еды нужно включить, можно воспользоваться таблицей калорийности продуктов с отдельным расчетом содержания белков, жиров и углеводов. Когда вы садитесь на диету и знаете, что будете лишены тех или иных продуктов два-три месяца, вас охватывает ужас. И совсем другое дело, когда вам просто планируете свое меню и едите определенные продукты в определенные дни
Когда вы садитесь на диету и знаете, что будете лишены тех или иных продуктов два-три месяца, вас охватывает ужас. И совсем другое дело, когда вам просто планируете свое меню и едите определенные продукты в определенные дни Таким образом мы получаем что-то вроде «эффекта маятника»: сжигание жира — синтез жира. Неграмотные авторы пытаются это отрицать, однако данное положение находит четкое подтверждение в исследованиях при измерении скорости обмена липидов.
Таким образом мы получаем что-то вроде «эффекта маятника»: сжигание жира — синтез жира. Неграмотные авторы пытаются это отрицать, однако данное положение находит четкое подтверждение в исследованиях при измерении скорости обмена липидов.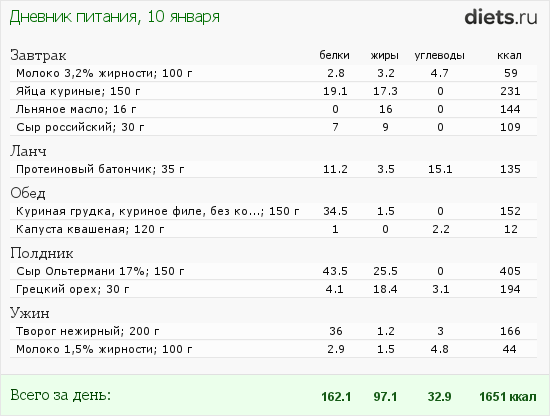
 ..
.. Но как такие чудеса становятся возможными?
Но как такие чудеса становятся возможными?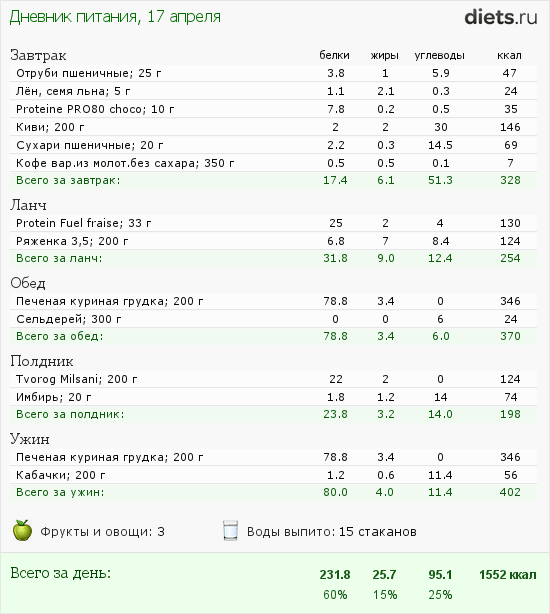


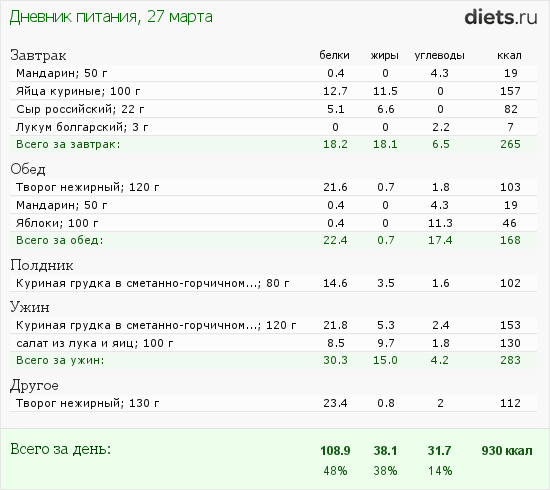
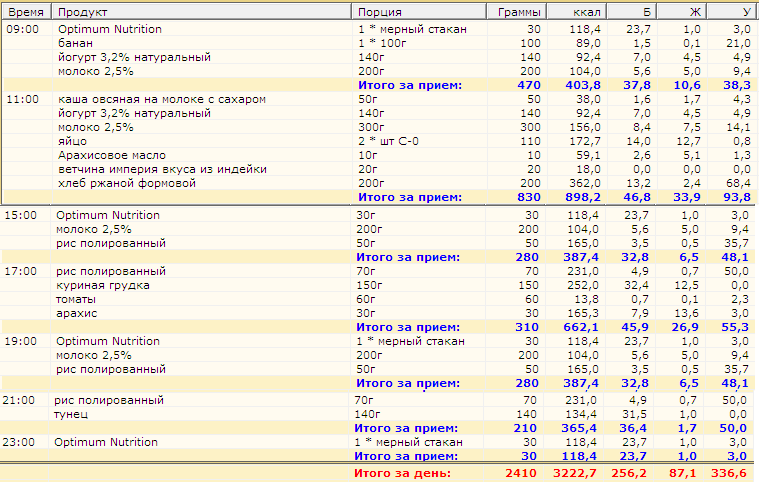
 Но для протяжённого во времени голодания нужно прекрасное здоровье и доскональное знание всех нюансов этой методики похудения.
Но для протяжённого во времени голодания нужно прекрасное здоровье и доскональное знание всех нюансов этой методики похудения.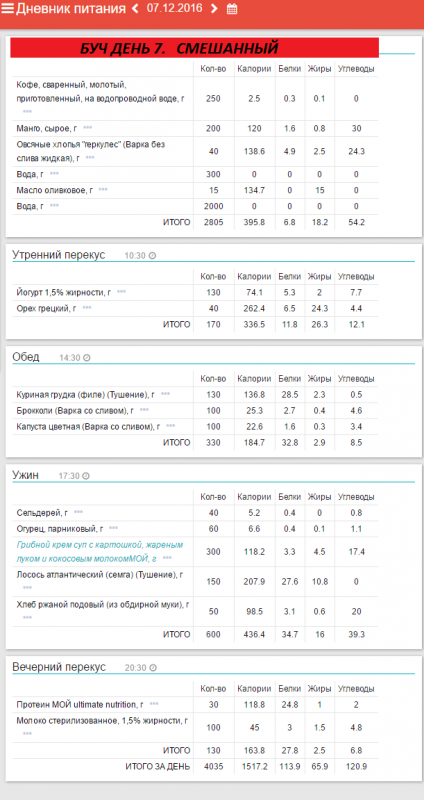
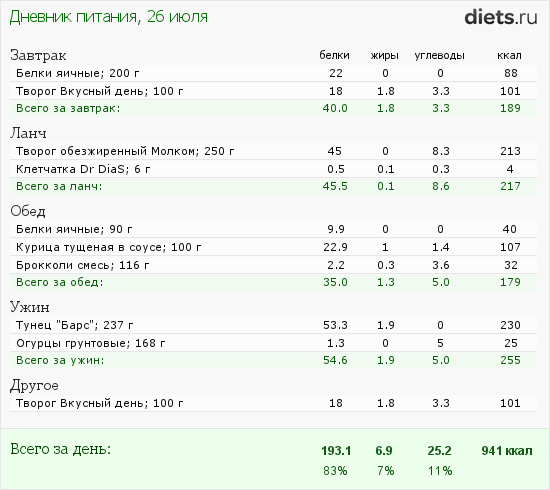

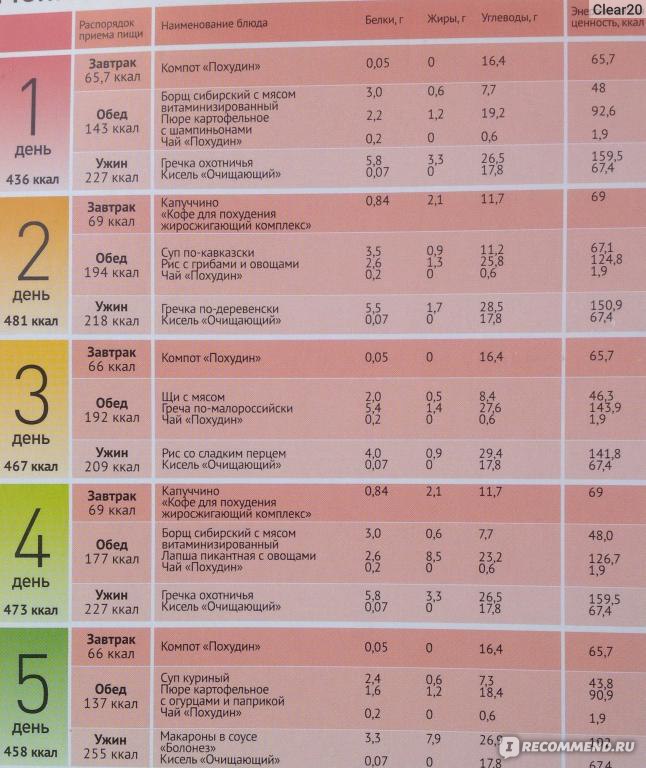

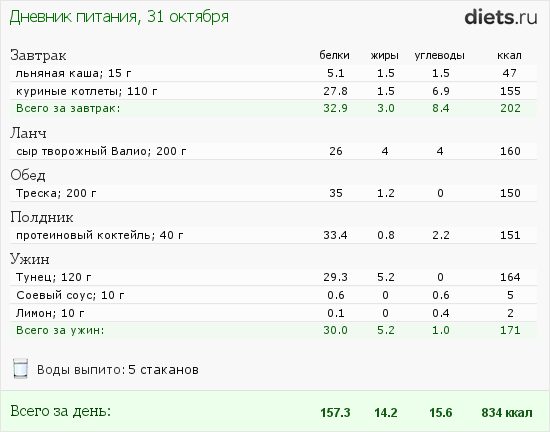
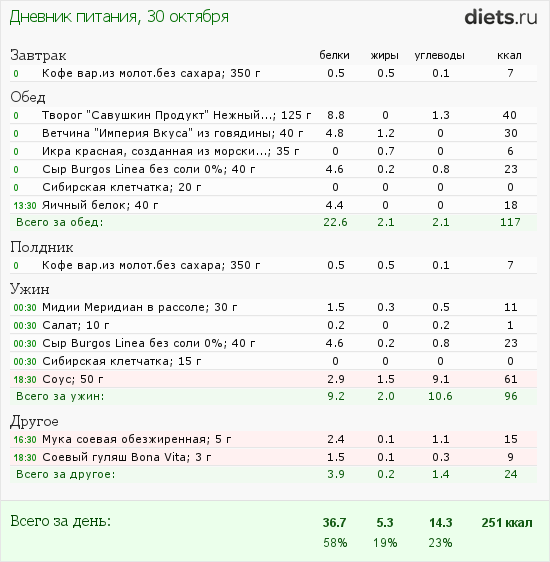

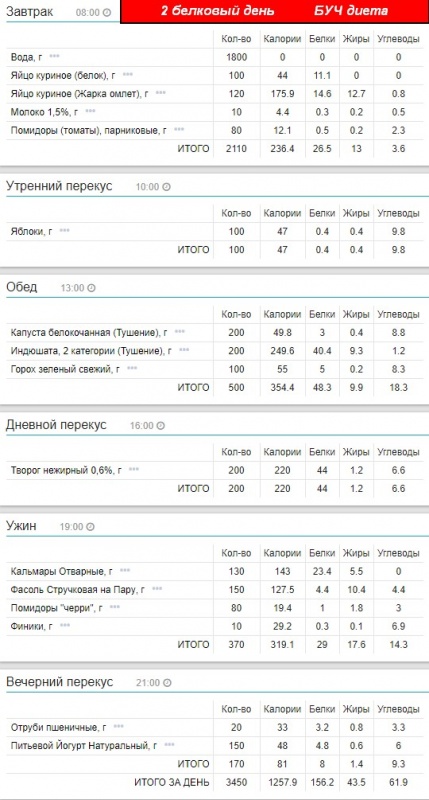 Суть диеты заключается в том, чтобы, создав дефицит калорийности в организме, периодически пополнять гликогеновое депо, что дает возможность тренироваться более интенсивно и меньше терять в массе и силовых показателях. Механизм диеты предполагает постоянное ограничение жиров, хотя исключать их полностью ни в коем случае нельзя, поскольку жиры участвуют в липидном обмене, поэтому без жиров, как бы парадоксально это ни звучало, худеть не получится! В тоже время это не значит, что пища должна быть жирной, просто в свой рацион питания следует добавить растительные ненасыщенные жиры, жиры животного происхождения и даже немного насыщенных жиров, но в умеренном количестве, чтобы обеспечить нормальное функционирование обменных процессов, не замедлив вместе с тем снижение уровня подкожного жира.
Суть диеты заключается в том, чтобы, создав дефицит калорийности в организме, периодически пополнять гликогеновое депо, что дает возможность тренироваться более интенсивно и меньше терять в массе и силовых показателях. Механизм диеты предполагает постоянное ограничение жиров, хотя исключать их полностью ни в коем случае нельзя, поскольку жиры участвуют в липидном обмене, поэтому без жиров, как бы парадоксально это ни звучало, худеть не получится! В тоже время это не значит, что пища должна быть жирной, просто в свой рацион питания следует добавить растительные ненасыщенные жиры, жиры животного происхождения и даже немного насыщенных жиров, но в умеренном количестве, чтобы обеспечить нормальное функционирование обменных процессов, не замедлив вместе с тем снижение уровня подкожного жира.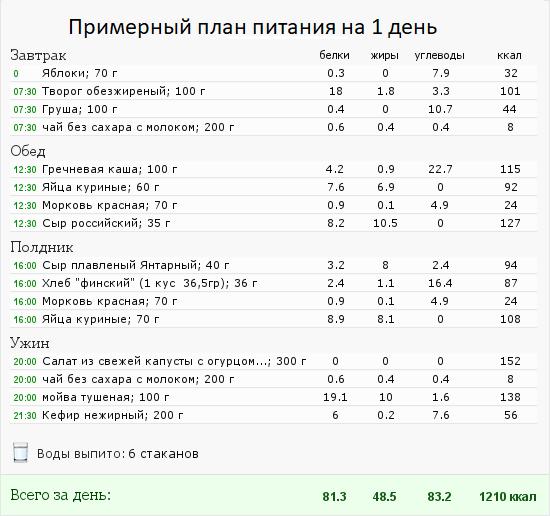 Суть в том, что, чем ниже атлет пытается «просушиться», тем выше должен быть дефицит баланса калорийности, чтобы происходила утилизация жировой прослойки. Но это изменение в количестве нутриентов в белково-углеводном чередовании касается только углеводов. Количество жиров является минимальным необходимым и остается неизменным на протяжении всей длительности диеты. Белки же должны быть качественными, а их количество может колебаться между 3-4 граммами на каждый килограмм собственного веса. Подробно о белках мы уже говорили в статье про белковую диету. Если очень коротко, то белки должны быть животного происхождения, поскольку их аминокислотный профиль наиболее близок человеку, вследствие чего они лучше усваиваются. Самыми важными аминокислотами являются BCAA, поскольку их получить сложнее всего, вследствие чего в рацион питания любой диеты, и углеводная диета не исключение, необходимо добавить куриные яйца, а так же желательно на «сушке» пить аминокислоты BCAA в качестве спортивного питания.
Суть в том, что, чем ниже атлет пытается «просушиться», тем выше должен быть дефицит баланса калорийности, чтобы происходила утилизация жировой прослойки. Но это изменение в количестве нутриентов в белково-углеводном чередовании касается только углеводов. Количество жиров является минимальным необходимым и остается неизменным на протяжении всей длительности диеты. Белки же должны быть качественными, а их количество может колебаться между 3-4 граммами на каждый килограмм собственного веса. Подробно о белках мы уже говорили в статье про белковую диету. Если очень коротко, то белки должны быть животного происхождения, поскольку их аминокислотный профиль наиболее близок человеку, вследствие чего они лучше усваиваются. Самыми важными аминокислотами являются BCAA, поскольку их получить сложнее всего, вследствие чего в рацион питания любой диеты, и углеводная диета не исключение, необходимо добавить куриные яйца, а так же желательно на «сушке» пить аминокислоты BCAA в качестве спортивного питания.
 Во время углеводной диеты, не смотря на её название, критерии выбора углеводов очень ограничены. Во-первых, углеводы должны быть сложными, а не простыми! Суть в том, что у сложных углеводов более низкий гликемический индекс, вследствие чего они не так сильно повышают уровень сахара в крови и намного меньше стимулируют выработку инсулина. Инсулин же является транспортным гормоном, который разносит питательные вещества по телу, поэтому он, конечно, нужен, но его избыток обязательно приведет к отложению жира. Повышение уровня сахара в крови страшно не только само по себе, но ещё и потому, что локальный всплеск повлечет за собой и локальный провал, что будет расшатывать обмен веществ и, в конце концов, неминуемо замедлит метаболизм. Во-вторых, следует обращать внимание на гликемическую нагрузку, то есть, фактически, на калорийность углеводов. Гликемическая нагрузка – это показатель, характеризующий соотношение гликемического индекса и калорийности продукта. Таким образом, углеводы могут характеризоваться высоким гликемическим индексом, но их количество в продукте будет таким ничтожным, что принимать это во внимание будет лишним!
Во время углеводной диеты, не смотря на её название, критерии выбора углеводов очень ограничены. Во-первых, углеводы должны быть сложными, а не простыми! Суть в том, что у сложных углеводов более низкий гликемический индекс, вследствие чего они не так сильно повышают уровень сахара в крови и намного меньше стимулируют выработку инсулина. Инсулин же является транспортным гормоном, который разносит питательные вещества по телу, поэтому он, конечно, нужен, но его избыток обязательно приведет к отложению жира. Повышение уровня сахара в крови страшно не только само по себе, но ещё и потому, что локальный всплеск повлечет за собой и локальный провал, что будет расшатывать обмен веществ и, в конце концов, неминуемо замедлит метаболизм. Во-вторых, следует обращать внимание на гликемическую нагрузку, то есть, фактически, на калорийность углеводов. Гликемическая нагрузка – это показатель, характеризующий соотношение гликемического индекса и калорийности продукта. Таким образом, углеводы могут характеризоваться высоким гликемическим индексом, но их количество в продукте будет таким ничтожным, что принимать это во внимание будет лишним!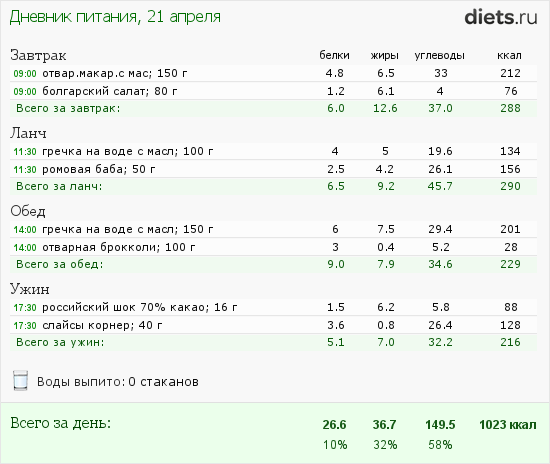 С одной стороны, Вы будете ограничивать себя в питании, что позволит снизить уровень подкожного жира, с другой, такое ограничение может повлечь за собой утилизацию мышечной массы, поэтому необходим корректный режим тренировок, но, опять-таки, питание не позволит качественно восстанавливаться, поэтому необходимо выдерживать общий режим дня. Тренироваться необходимо в интенсивном силовом стиле по программе тренировок для похудения, при этом в дни углеводной загрузки тренировки должны быть тяжелыми, а во второй белковый день аэробными. О вредных привычках и активном образе жизни на время диеты стоит забыть! Но, если повседневную активность необходимо ограничить временно, то от вредных привычек следует отказаться навсегда.
С одной стороны, Вы будете ограничивать себя в питании, что позволит снизить уровень подкожного жира, с другой, такое ограничение может повлечь за собой утилизацию мышечной массы, поэтому необходим корректный режим тренировок, но, опять-таки, питание не позволит качественно восстанавливаться, поэтому необходимо выдерживать общий режим дня. Тренироваться необходимо в интенсивном силовом стиле по программе тренировок для похудения, при этом в дни углеводной загрузки тренировки должны быть тяжелыми, а во второй белковый день аэробными. О вредных привычках и активном образе жизни на время диеты стоит забыть! Но, если повседневную активность необходимо ограничить временно, то от вредных привычек следует отказаться навсегда.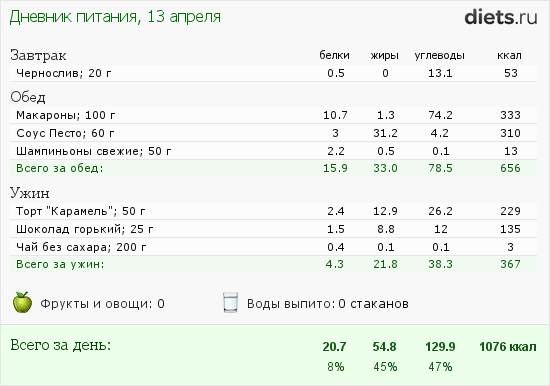 Если Вы применяете микропериодизацию, то это должна быть средняя по тяжести тренировка, если нет, то в этот день Вы можете потренировать грудь, плечи, или руки, возможно, спину, но никак не ноги! Вообще, мы будем составлять меню из куриной грудки, минтая, куриных яиц, круп грубых сортов, творога и овощей. Количество овощей считать не будем, их следует съедать, как можно больше, поскольку это клетчатка, а так же витамины. Углеводы следует взвешивать в сухом виде, используя для этого обыкновенный стакан и таблицу состава продуктов, а белки в приготовленном виде. Если же Вам лень «заморачиваться», то Вы можете использовать наш вариант меню белково-углеводной диеты. Мы рассчитаем рацион питания для бодибилдера весом в 100кг, чтобы Вам легко было высчитать коэффициент, на который Вам следует умножить количество продуктов, чтобы подсчитать необходимый объем продуктов для Вас. С этой целью Вы просто разделите количество пищи на 100 и умножите на собственный вес. Количество яиц остается неизменным.
Если Вы применяете микропериодизацию, то это должна быть средняя по тяжести тренировка, если нет, то в этот день Вы можете потренировать грудь, плечи, или руки, возможно, спину, но никак не ноги! Вообще, мы будем составлять меню из куриной грудки, минтая, куриных яиц, круп грубых сортов, творога и овощей. Количество овощей считать не будем, их следует съедать, как можно больше, поскольку это клетчатка, а так же витамины. Углеводы следует взвешивать в сухом виде, используя для этого обыкновенный стакан и таблицу состава продуктов, а белки в приготовленном виде. Если же Вам лень «заморачиваться», то Вы можете использовать наш вариант меню белково-углеводной диеты. Мы рассчитаем рацион питания для бодибилдера весом в 100кг, чтобы Вам легко было высчитать коэффициент, на который Вам следует умножить количество продуктов, чтобы подсчитать необходимый объем продуктов для Вас. С этой целью Вы просто разделите количество пищи на 100 и умножите на собственный вес. Количество яиц остается неизменным.
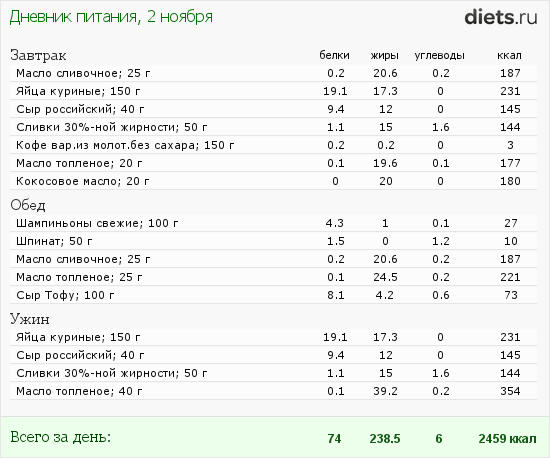 Углеводов в этот день разрешается съедать не больше грамма на каждый килограмм собственного веса. Количество жиров остается прежним, поэтому мы рекомендуем заправлять салаты оливковым маслом. Тем ни менее, ограниченное количество калорий вынуждает организм аккумуировать энергию из запасов гликогена и жира.
Углеводов в этот день разрешается съедать не больше грамма на каждый килограмм собственного веса. Количество жиров остается прежним, поэтому мы рекомендуем заправлять салаты оливковым маслом. Тем ни менее, ограниченное количество калорий вынуждает организм аккумуировать энергию из запасов гликогена и жира. За предыдущий день организм истратил полностью все запасы глюкозы в крови и, скорее всего, использовал весь гликоген из печени и мышц. Теперь остается утилизировать только подкожный жир, а для того, чтобы это легче было сделать, необходимо расщепить его на глицерин и жирные кислоты, что позволяет сделать именно аэробная тренировка.
За предыдущий день организм истратил полностью все запасы глюкозы в крови и, скорее всего, использовал весь гликоген из печени и мышц. Теперь остается утилизировать только подкожный жир, а для того, чтобы это легче было сделать, необходимо расщепить его на глицерин и жирные кислоты, что позволяет сделать именно аэробная тренировка. В связи с этим тренировку лучше проводить во второй половине дня. В целом Вы повторяете меню первого дня, но меняете соотношение углеводов, что тоже сделать очень просто, проведя элементарные математические расчеты.
В связи с этим тренировку лучше проводить во второй половине дня. В целом Вы повторяете меню первого дня, но меняете соотношение углеводов, что тоже сделать очень просто, проведя элементарные математические расчеты.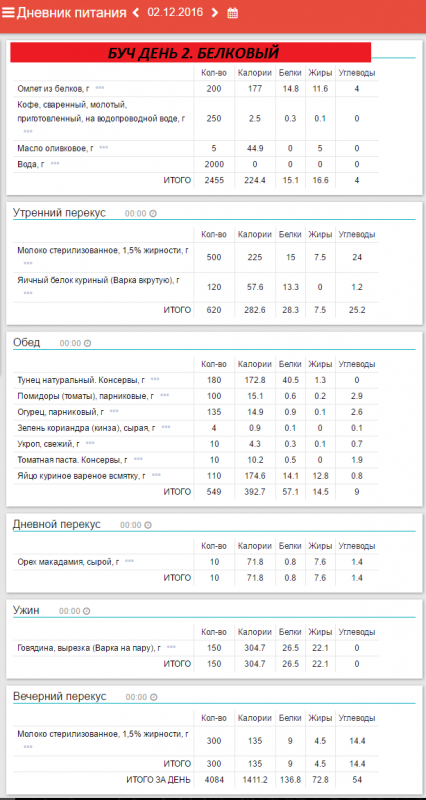
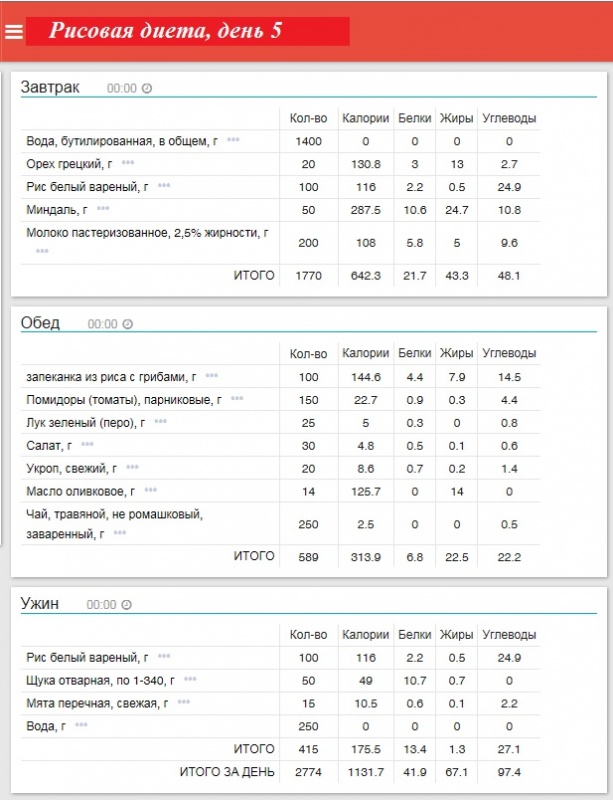 Он устраняет почти все углеводы, включая цельнозерновые, фрукты и большинство овощей.
Он устраняет почти все углеводы, включая цельнозерновые, фрукты и большинство овощей.
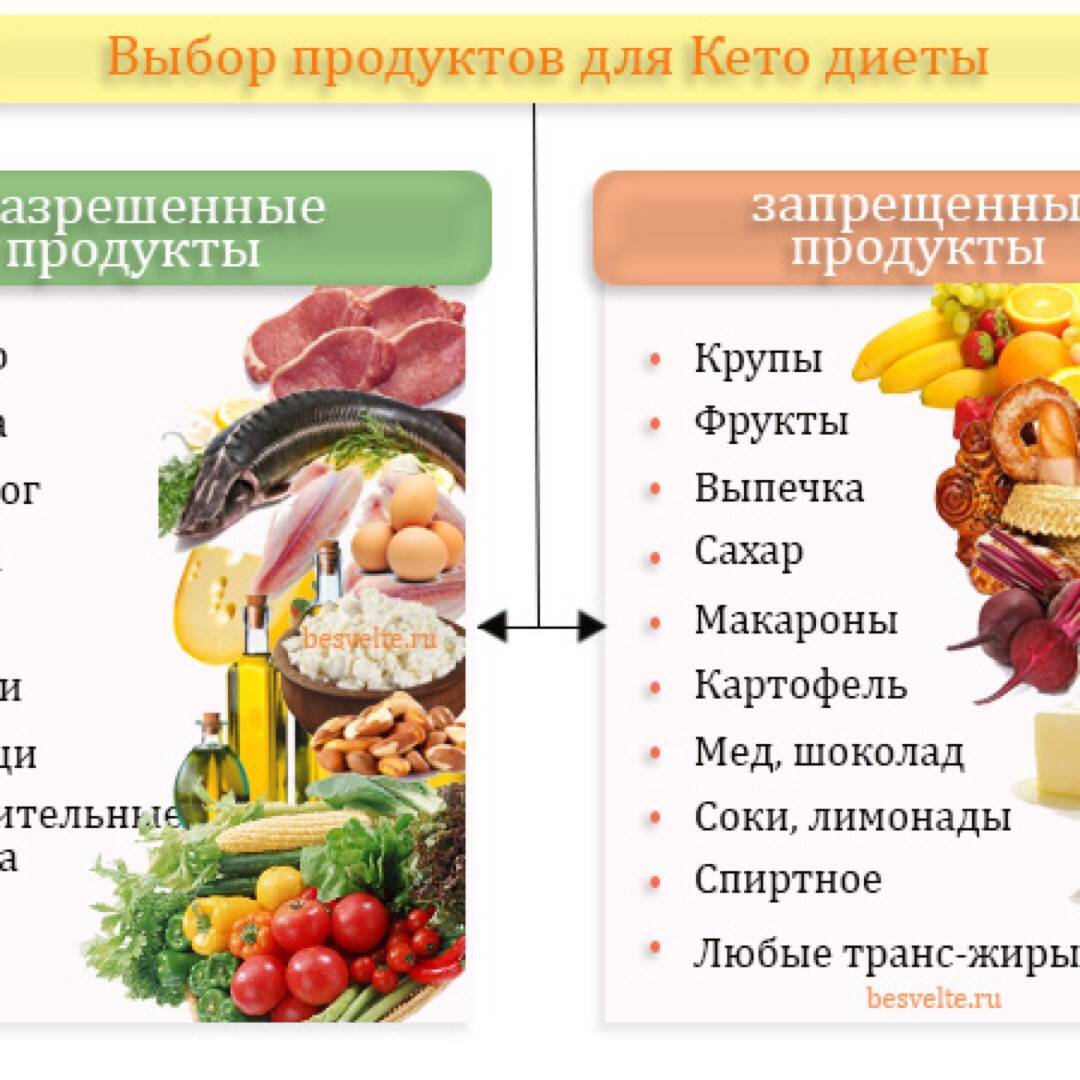
 Тем не менее, для достижения этих результатов нет необходимости в безуглеводной диете.
Тем не менее, для достижения этих результатов нет необходимости в безуглеводной диете.





 С другой стороны, если ваша цель — набрать вес и нарастить мышцы, подумайте о том, чтобы включить четыре или даже пять дней с высоким содержанием углеводов. «Просто убедитесь, что не проводите все дни с высоким содержанием углеводов подряд», — говорит Старнс. «Вы должны распределять их равномерно в течение недели». Независимо от вашего плана, будьте готовы внимательно следить за своим прогрессом и подумайте о том, чтобы скорректировать свой график, чтобы увидеть, что принесет вам наилучшие результаты.
С другой стороны, если ваша цель — набрать вес и нарастить мышцы, подумайте о том, чтобы включить четыре или даже пять дней с высоким содержанием углеводов. «Просто убедитесь, что не проводите все дни с высоким содержанием углеводов подряд», — говорит Старнс. «Вы должны распределять их равномерно в течение недели». Независимо от вашего плана, будьте готовы внимательно следить за своим прогрессом и подумайте о том, чтобы скорректировать свой график, чтобы увидеть, что принесет вам наилучшие результаты. «Они будут держать вас в тонусе в течение дня, при этом способствуя снижению веса», — говорит она. Чтобы выжить в дни с низким содержанием углеводов, постарайтесь получать белок из курицы, рыбы, нежирной говядины, яиц или тофу и дополняйте его некрахмалистыми овощами — в основном все, кроме картофеля, кукурузы и гороха, является справедливой добычей. Как правило, говорит Старнс, большую часть покупок совершайте по периметру продуктового магазина. Вы получите больше свежих продуктов и откажетесь от полуфабрикатов с консервантами.
«Они будут держать вас в тонусе в течение дня, при этом способствуя снижению веса», — говорит она. Чтобы выжить в дни с низким содержанием углеводов, постарайтесь получать белок из курицы, рыбы, нежирной говядины, яиц или тофу и дополняйте его некрахмалистыми овощами — в основном все, кроме картофеля, кукурузы и гороха, является справедливой добычей. Как правило, говорит Старнс, большую часть покупок совершайте по периметру продуктового магазина. Вы получите больше свежих продуктов и откажетесь от полуфабрикатов с консервантами. Но не расстраивайтесь; В плане углеводного цикла есть небольшое пространство для маневра. «Если случайный бублик или миска сладких хлопьев помогает вам соблюдать план питания, сделайте это в день с высоким содержанием углеводов», — говорит Старнс. «Просто немного сократите количество других приемов пищи в этот день.”
Но не расстраивайтесь; В плане углеводного цикла есть небольшое пространство для маневра. «Если случайный бублик или миска сладких хлопьев помогает вам соблюдать план питания, сделайте это в день с высоким содержанием углеводов», — говорит Старнс. «Просто немного сократите количество других приемов пищи в этот день.”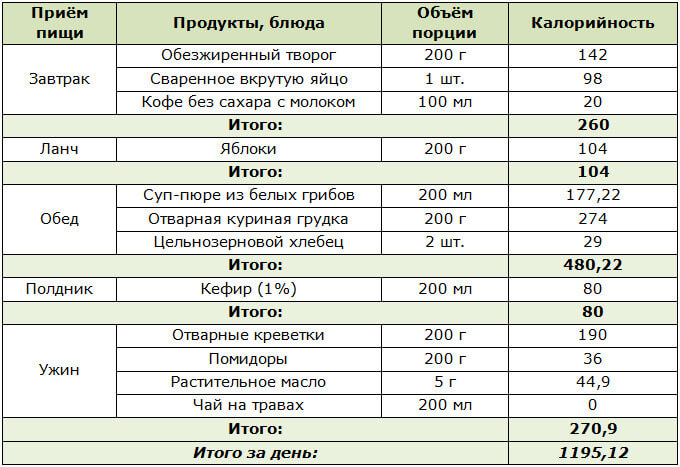
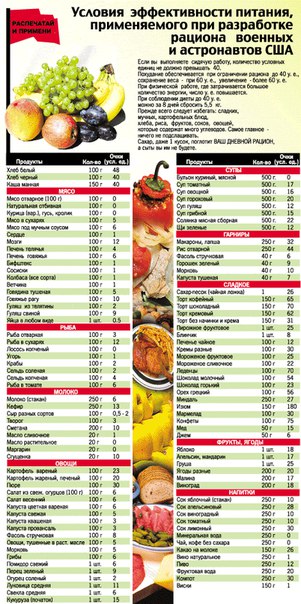 м: яблоко с 2 столовыми ложками арахисового или миндального масла
м: яблоко с 2 столовыми ложками арахисового или миндального масла  25–1,5 грамма белка (x ваш вес)
25–1,5 грамма белка (x ваш вес)  Хотя вы можете есть меньше, вы не будете пропускать приемы пищи и будете наслаждаться вкусной едой.
Хотя вы можете есть меньше, вы не будете пропускать приемы пищи и будете наслаждаться вкусной едой.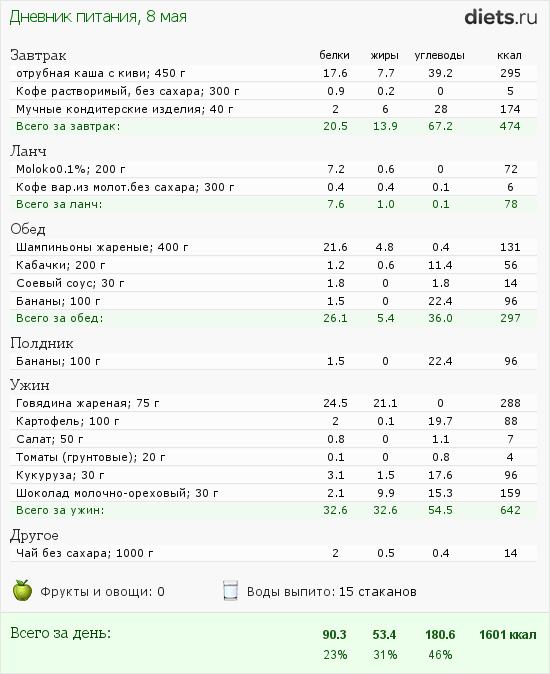 Пейте воду, кофе и чай, но не употребляйте подслащенные напитки, пиво, вино или коктейли.
Пейте воду, кофе и чай, но не употребляйте подслащенные напитки, пиво, вино или коктейли. Информация о питании будет зависеть от того, какие продукты вы выберете и как они приготовлены.
Информация о питании будет зависеть от того, какие продукты вы выберете и как они приготовлены.
 в зависимости от выбранных вами продуктов. Калорийность десертов и макроэлементы не включены в эти оценочные числа.
в зависимости от выбранных вами продуктов. Калорийность десертов и макроэлементы не включены в эти оценочные числа. Количество калорий и питательных веществ сильно зависит от ресторана, который вы посещаете, и от того, как вы готовите пищу. По самым общим оценкам, вы можете потреблять около 1096 калорий, 56 граммов углеводов, 18 граммов клетчатки, 75 граммов белка.
Количество калорий и питательных веществ сильно зависит от ресторана, который вы посещаете, и от того, как вы готовите пищу. По самым общим оценкам, вы можете потреблять около 1096 калорий, 56 граммов углеводов, 18 граммов клетчатки, 75 граммов белка. В качестве обертки используйте большие листья салата.
В качестве обертки используйте большие листья салата.
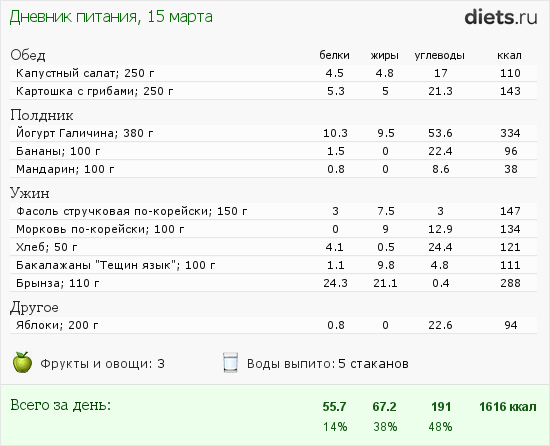 Кетоз — это обычный метаболический процесс, который организм выполняет, когда ему не хватает углеводов для использования в энергии, поэтому вместо этого он начинает сжигать жир.
Кетоз — это обычный метаболический процесс, который организм выполняет, когда ему не хватает углеводов для использования в энергии, поэтому вместо этого он начинает сжигать жир.