➺План расшифровки ЭКГ — Шпаргалки для «скорой помощи»
- ❀ Главная
- ❀ Шпаргалки «03»
- ➺Анатомия
- ➺Аппаратура
- ➺Гинекология
- ➺Дерматология
- ➺Инструкции и пр.
- ➺Инфекция
- ➺Кардиология
- ➺Написание карты
- •Анемия неясного генеза
- •Аппендицит
- •Баланопостит
- •Без сознания. Употреблял алкоголь
- •Бронхиальная астма
- •Бронхит острый
- •Бронхит обструктивный, Дн 1 ст
- •Гипертоническая болезнь 3 ст
- •Гипертоническая болезнь 3 ст, дорсалгия
- •Гипертоническая болезнь 3 ст, носовое кровотечение
- •Дивертикулит
- •З. перелом хрящей гортани? ЗЧМТ, СГМ
- •Закрытый пневмоторакс
- •ЗЧМТ, сотрясение головного мозга
- •ИБС, ПИКС, ГБ, остеохондроз грудного отдела
- •ИБС, прогрессирующая стенокардия
- •Инородное тело роговицы
- •Кишечная инфекция неясной этиологии
- •Кома неясной этиологии. Клиническая смерть.
- •Констатация 1
- •Констатация 2
- •Крапивница
- •Лакунарная ангина
- •Люмбоишиалгия
- •Панкреатит
- •Передоз. Кома.
- •ПТИ
- •Повторное ОНМК, сопор. Внеб. пневмония, ДН 3 ст
- •Рак желудка
- •Рожистое воспаление
- •Сахарный диабет
- •Симптомы и синдромы
- •Соматоформная вегетативная дисфункция
- •Сухая гангрена? Трофические изменения
- •Токсикоз 1 половины беременности. Беременность 12-13 недель
- •Транзиторная ишемическая атака
- •Тромбофлебит поверхностных вен голени
- •Угроза прерывания беременности. Беременность 8 недель
- •Укушенная рана левой ушной раковины
- •Ущемление выпавших геморроидальных узлов. Парапроктит?
- •Холецистит
- •Хроническая почечная недостаточность
- •Эпилепсия. Состояние после приступа.
- ➺Неврология
- ➺Офтальмология
- ➺Педиатрия
- ➺Пульмонология
- ➺Реанимация
- ➺Санэпидрежим
- ➺Терапия и общее
- ➺Токсикология
- ➺Травматология
- ➺Урология
- ➺Фармакология
- ➺Хирургия
- ➺Школа ЭКГ
- ➺Эндокринология
- ❀ Алгоритмы
- ❀ Протоколы оказания помощи РОСМП
- ❀ Шпаргалки по ЭКГ
emhelp.jimdo.com
норма кардиограммы сердца, как расшифровать ее самостоятельно
Сердце – это самый важный орган человека. При его дисфункции страдает весь организм. Для выявления различных сердечно-сосудистых патологий используют метод электрокардиографии. Здесь используют прибор, который фиксирует электрические импульсы сердца – электрокардиограф. Расшифровка ЭКГ позволяет увидеть основные отклонения в работе органа на графической кривой, что в большинстве случаев помогает поставить диагноз без дополнительных исследований, назначить необходимое лечение.
Какие понятия используют при расшифровке
Расшифровка ЭКГ – это довольно сложный процесс, требующий от специалиста глубоких знаний. Во время оценки состояния сердца показатели кардиограммы измеряются математическим путем. При этом используются такие понятия, как синусовый ритм, частота сердечных сокращений, электрическая проводимость и электрическая ось, водители ритма и некоторые другие. Путем оценки этих показателей врач может с четкостью определить некоторые параметры функционирования сердца.
Частота сердечных сокращений
ЧСС – это конкретное количество ударов сердца за определенный отрезок времени. Обычно берется интервал 60 секунд. На кардиограмме ЧСС определяется путем измерения расстояния между самыми высокими зубцами (R — R). Скорость записи графической кривой обычно составляет 100 мм/с. Путем умножения длины записи одного мм на продолжительность отрезка R – R исчисляется ЧСС. У здорового человека количество сердечных сокращений должно быть 60 – 80 ударов в минуту.
Синусовый ритм
Еще одно понятие, вошедшее в расшифровку ЭКГ, – это синусовый ритм сердца. При нормальном функционировании сердечной мышцы электрические импульсы возникают в специальном узле, затем распространяются в область желудочка и предсердия. Присутствие синусового ритма говорит о нормальном функционировании сердца.
Кардиограмма здорового человека должна показывать одинаковое расстояние между зубцами R на протяжении всей записи. Допускается отклонение на 10%. Такие показатели свидетельствуют об отсутствии аритмии у человека.
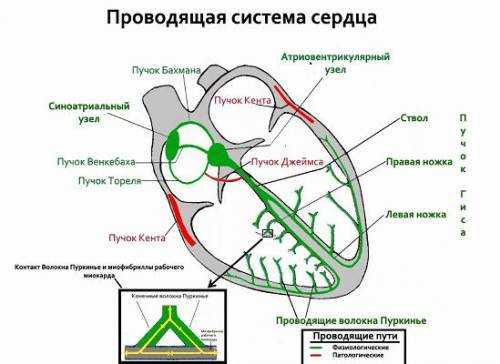
Пути проводимости
Это понятие определяет такой процесс, как распространение электрических импульсов по тканям сердечной мышцы. В норме импульсы передаются в определенной последовательности. Нарушение порядка передачи их от одного водителя ритма к другому свидетельствует о дисфункции органа, развитии различных блокад. К их числу относят синоатриальные, внутрипредсердные, атриовентрикулярные, внутрижелудочковые блокады, а также синдром Вольфа – Паркинсона – Уайта.
На ЭКГ специалист может увидеть нарушение сердечной проводимости
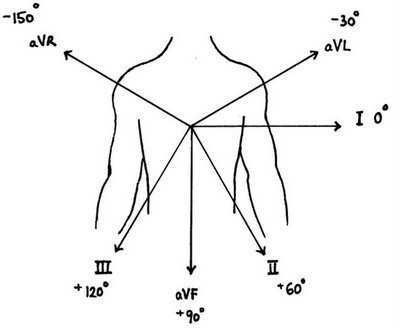
Электрическая ось сердца
При расшифровке кардиограммы сердца учитывается понятие – электрическая ось сердца. Данный термин широко применяется в кардиологической практике. При расшифровке ЭКГ это понятие позволяет специалисту увидеть, что происходит в сердце. Иными словами, электрическая ось – это совокупность всех биологических и электрических изменений внутри органа.
Электрокардиограмма позволяет визуализировать то, что происходит в конкретной области сердечной мышцы с помощью графического изображения, полученного путем передачи импульсов от электродов к специальному прибору.
Положение электрической оси определяется врачом с помощью специальных схем и таблиц или путем сравнения QRS комплексов, которые отвечают за процесс возбуждения и сокращения сердечных желудочков.
Если показатели ЭКГ свидетельствуют о том, что в III отведении зубец R имеет меньшую амплитуду, чем в I отведении, речь идет об отклонении сердечной оси влево. В том случае, если в III отведении зубец R имеет большую амплитуду, чем в I отведении, принято говорить об отклонении оси вправо. Нормальные показатели в таблице кардиограммы – зубец R самый высокий в отведении II.
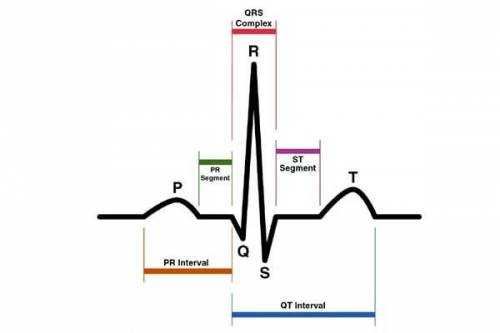
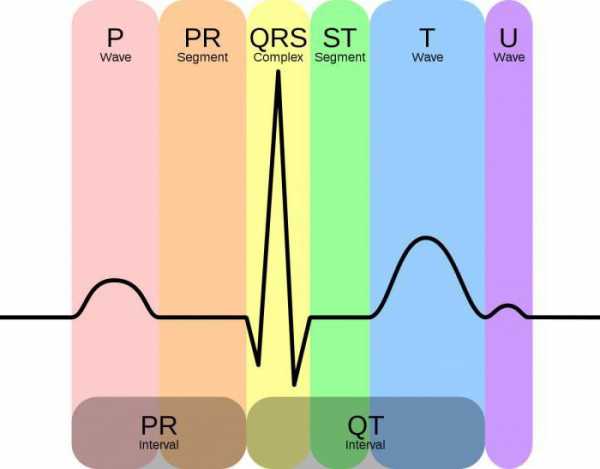
Зубцы и интервалы
На самой кардиограмме, полученной во время исследования, зубцы и интервалы не обозначаются. Они нужны только для специалиста, делающего расшифровку.
Зубцы:
- Р – определяет начало сокращения области предсердия;
- Q, R, S – относятся к одному виду, совпадают с сокращением желудочков;
- Т – время бездействия желудочков сердца, то есть их расслабление;
- U – редко отмечается на кардиограмме, единого мнения по поводу его происхождения нет.
Для удобства расшифровки кардиограмма делится на интервалы. На ленте можно увидеть прямые линии, которые проходит четко посредине зубца. Их называют изолиниями или сегментами. При постановке диагноза обычно учитываются показатели сегментов P – Q и S – T.
В свою очередь, один интервал состоит из сегментов и зубцов. Длина интервала также помогает оценить общую картину функционирования сердца. Диагностическую значимость имеют интервалы – P — Q и Q — T.
Важно! Самостоятельно прочитать кардиограмму нельзя без определенных знаний. Расшифровка кардиограммы проводится исключительно специалистом.
Чтение кардиограммы
Как расшифровать кардиограмму сердца? Этим вопросом задаются многие пациенты, которым пришлось столкнуться с процедурой электрокардиографии. Самому сделать это очень сложно, ведь расшифровка данных имеет массу нюансов. И если в своей кардиограмме вы прочли определенные нарушения деятельности сердца, это вовсе не означает наличие того или иного заболевания.
Чтением кардиограммы занимается кардиолог
Зубцы
Кроме учета интервалов и сегментов, важно следить за высотой и продолжительностью всех зубцов. Если их колебание не отклоняется от нормы, это свидетельствует о здоровом функционировании сердца. Если же амплитуда отклонена – речь идет о патологических состояниях.
Норма зубцов на ЭКГ:
- Р – должен иметь продолжительность не более 0.11 с., высоту в пределах 2 мм. При нарушении этих показателей врач может сделать заключение об отклонении от нормы;
- Q – не должен быть выше четверти зубца R, шире 0.04 с. На этот зубец следует уделять особое внимание, его углубление часто свидетельствует о развитии у человека инфаркта миокарда. В некоторых случаях искажение зубца возникает у людей с выраженным ожирением;
- R – при расшифровке прослеживается в отведениях V5 и V6, его высота не должна превышать 2.6 мВ;
- S – это особый зубец, для которого нет четких требований. Его глубина зависит от многих факторов, например, веса, пола, возраста, положения тела больного, но когда зубец имеет слишком большую глубину, речь может идти о желудочковой гипертрофии;
- Т – должен составлять не менее седьмой части от зубца R.
У некоторых пациентов после Т зубца на кардиограмме возникает U волна. Этот показатель редко учитывается при постановке диагноза, не имеет каких-то четких норм.
Сегменты и интервалы
Интервалы и сегменты также имеют свои нормальные показатели. При нарушении этих значений специалист обычно дает направление человеку для проведения дальнейшего исследования.
Нормальные показатели:
- сегмент ST в норме должен быть расположен непосредственно на изолинии;
- комплекс QRS не должен иметь продолжительность более 0.07 – 0.11 с. При нарушении этих показатели обычно диагностируются различные патологии со стороны сердца;
- интервал PQ должен длится от 0.12 миллисекунд до 0.21 секунд;
- интервал QT высчитывается с учетом частоты ударов сердца у конкретного пациента.
Сегменты и интервалы
Важно! Сегмент ST в отведениях V1 и V2 иногда проходит несколько выше изолинии. Специалист обязательно учитывает эту особенность при расшифровке ЭКГ.
Особенности расшифровки
Для записи кардиограммы человеку крепят к телу специальные датчики, которые передают электрические импульсы к электрокардиографу. В медицинской практике эти импульсы и пути их прохождения называют отведениями. В основном во время исследования используют 6 основных отведений. Обозначают их буквами V от 1 до 6.
Можно выделить такие правила расшифровки кардиограммы:
- В отведении I, II или III нужно определить место самой высокой области зубца R, после чего измерить промежуток между следующими двумя зубцами. Это число следует разделить на два. Это поможет определить регулярность частоты сердечных сокращений. Если между зубцами R промежуток одинаковый, это свидетельствует о нормальном сокращении сердца.
- После этого нужно сделать измерение каждого зубца и интервала. Их нормы описаны в статье выше.
Большинство современных приборов автоматически измеряют частоту сердечных сокращений. При использовании старых моделей это приходится делать вручную. Важно учитывать, что скорость записи кардиограммы обычно составляет 25 – 50 мм/с.
Подсчет ЧСС проводится с помощью специальной формулы. При скорости записи кардиограммы 25 мм в секунду необходимо расстояние интервала R — R умножить на 0.04. При этом интервал указывается в миллиметрах.
При скорости 50 мм в секунду интервал R — R нужно умножить на 0.02.
Для анализа ЭКГ обычно используют 6 из 12 отведений, так как последующие 6 дублируют предыдущие.
Нормальные показатели у детей и взрослых
В медицинской практике существует понятие нормы электрокардиограммы, которая свойственна каждой возрастной группе. В связи с анатомическими особенностями организма у новорожденных, детей и взрослых показатели исследования несколько отличаются. Рассмотрим их подробнее.
Нормы ЭКГ у взрослых можно увидеть на рисунке.

Норма ЭКГ у взрослых пациентов
Детский организм отличается от взрослого. В связи с тем, что органы и системы новорожденного сформированы не полностью, данные электрокардиографии могут отличаться.
У детей масса правого желудочка сердца преобладает над левым желудочком. У новорожденных часто отмечается высокий R зубец в отведении III и глубокий S в отведении I.
Соотношение зубца P к зубцу R у взрослых в норме составляет 1:8, у детей зубец Р высокий, часто более заостренный, по отношению к R составляет 1:3.
В связи с тем, что высота зубца R напрямую связана с объемом желудочков сердца, его высота ниже, чем у взрослых.
У новорожденных детей зубец Т иногда отрицательный, может быть более низким.
PQ интервал выглядит укороченным, так как у детей скорость проведения импульсов по проводящей системе сердца выше. Этим же объясняется более короткий комплекс QRS.
В дошкольном возрасте показатели электрокардиограммы меняются. В этот период все еще наблюдается отклонение электрической оси сердца влево. Масса желудочков увеличивается, соответственно, уменьшается соотношение зубца Р к зубцу R. Усиливается сила сокращения желудочков, зубец R становится выше, скорость передачи импульсов по проводящей системе снижается, что влечет за собой увеличение QRS комплекса и PQ интервала.
У детей в норме должны наблюдаться такие показатели:

Норма ЭКГ у детей
Важно! Только после 6 – 7 лет комплексы, зубцы и интервалы приобретают величину, которая присуща взрослому человеку.
Что влияет на точность показателей
Иногда результаты кардиограммы могут быть ошибочными, отличаться от предыдущих исследований. Погрешности в результатах часто связаны со многими факторами. К ним относят:
- неправильно прикрепленные электроды. Если датчики плохо прикреплены или сдвинулись во время проведения ЭКГ, это может серьезно повлиять на показатели исследования. Именно поэтому больному рекомендуется лежать неподвижно на продолжении всего периода снятия электрокардиограммы;
- посторонний фон. На точность результатов часто влияют посторонние приборы в помещении, особенно когда ЭКГ проводят в домашних условиях с помощью мобильного оборудования;
- курение, прием алкоголя. Эти факторы влияют на кровообращение, тем самым изменяя показатели кардиограммы;
- прием пищи. Еще одна причина, влияющая на кровообращение, соответственно, на правильность показателей;
- эмоциональные переживания. Если во время исследования больной волнуется, это может повлиять на частоту сокращений сердца и другие показатели;
- время суток. При проведении исследования в разное время суток, показатели также могут отличаться.
Специалист должен обязательно учесть вышеописанные нюансы при расшифровке ЭКГ, по возможности их следует исключить.
Опасные диагнозы
Диагностика с помощью электрической кардиографии помогает выявить у больного многие сердечные патологии. Среди них – аритмия, брадикардия, тахикардия и прочие.
Нарушение сердечной проводимости
В норме электрический импульс сердца проходит через синусовый узел, но иногда у человека отмечаются и другие водители ритма. При этом симптомы могут полностью отсутствовать. Иногда нарушение проводимости сопровождается быстрой утомляемостью, головокружением, слабостью, скачками артериального давления и другими признаками.

Нарушение проводимости сердца на ЭКГ
При бессимптомном течении специальной терапии чаще не требуется, но больной должен регулярно проходить обследования. Многие факторы способны негативно повлиять на работу сердца, что влечет за собой нарушение процессов деполяризации, снижение питания миокарда, развитие опухолей и прочие осложнения.
Брадикардия
Распространенный вид аритмии – брадикардия. Состояние сопровождается снижением частоты ударов сердца ниже нормы (менее 60 ударов в минуту). Иногда такой ритм считается нормой, что зависит от индивидуальных особенностей организма, но чаще брадикардия свидетельствует о развитии той или иной патологии сердца.
Особенности ЭКГ у пациента с брадикардией можно увидеть на рисунке.
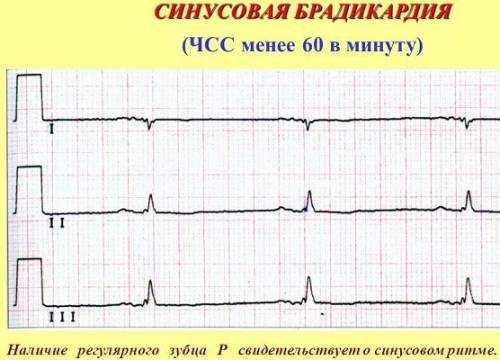
Брадикардия на кардиограмме
Различают несколько видов заболевания. При скрытом течении брадикардии без явных клинических признаков терапия обычно не требуется. У больных с ярко выраженными симптомами проводится лечение основной патологии, вызывающей нарушение сердечного ритма.
Экстрасистолия
Экстрасистолия — состояние, сопровождающееся несвоевременным сокращением сердечных отделов. У больного экстрасистолия вызывает ощущение сильного сердечного толчка, ощущением остановки сердца. При этом больной испытывает страх, тревогу, панику. Длительное течение такого состояния часто ведет к нарушению кровотока, влечет за собой стенокардию, обмороки, парезы и прочие опасные симптомы.
Считается, что при экстрасистолии не чаще 5 раз в час опасности для здоровья нет, но если приступы случаются чаще, следует проводить соответствующее лечение.
Синусовая аритмия
Особенность этого нарушения заключается в том, что при изменении частоты сердечных сокращений работа органа остается скоординированной, последовательность сокращения отделов сердца пребывает в норме. Иногда у здорового человека на ЭКГ синусовая аритмия может наблюдаться под воздействием таких факторов, как прием пищи, волнение, физические нагрузки. При этом у больного не возникает никаких симптомов. Аритмия считается физиологической.
В других ситуациях данное нарушение может свидетельствовать о таких патологиях, как ишемическая болезнь сердца, инфаркт миокарда, миокардиты, кардиомиопатия, сердечная недостаточность.
Пациенты могут отмечать у себя симптомы в виде головных болей, головокружений, тошноты, сбоев сердечного ритма, отдышки, хронической усталости. Лечение синусовой аритмии подразумевает избавление от основной патологии.
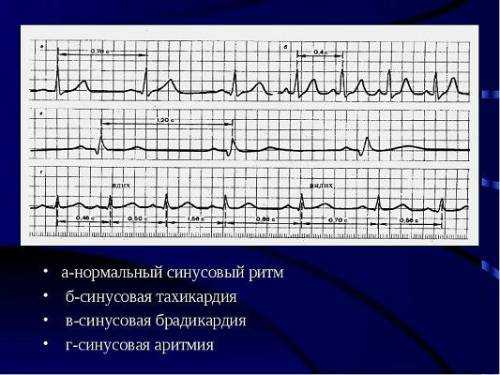
Норма и признаки аритмии на кардиограмме
Важно! У детей синусовая аритмия часто встречается в подростковом возрасте, может быть связана с гормональными нарушениями.
Тахикардия
При тахикардии у больного отмечается увеличение частоты сердечных сокращений, то есть более 90 ударов в минуту. В норме тахикардия развивается у людей после сильных физических нагрузок, иногда причиной сердцебиения могут стать стрессы. В нормальном состоянии ритм нормализуется без последствий для здоровья.
Важно отметить, что тахикардия не является самостоятельным заболеванием и не возникает сама по себе. Данное нарушение всегда выступает в роли вторичного симптома кокой-либо патологии. Это означает, что лечение должно быть направлено на болезнь, вызвавшую повышение частоты сердечных сокращений.
Инфаркт миокарда
Одна из форм ишемической болезни, протекающая в острой стадии – инфаркт миокарда. Состояние сопровождается гибелью тканей миокарда, часто ведет к необратимым последствиям.
Течение инфаркта обычно проходит в несколько стадий, каждая из которых характеризуется изменением показателей ЭКГ:
- ранний этап длится 6 – 7 суток. В первые несколько часов кардиограмма показывает высокий Т зубец. В течение последующих трех суток интервал ST увеличивается, зубец Т спускается вниз. При своевременном лечении на этом этапе удается полностью восстановить функцию миокарда;
- появление отмерших участков. Кардиограмма показывает увеличение и расширение Q зубца. Медицинская терапия здесь подразумевает восстановление участков с некрозом тканей;
- подострый период. Этот этап длится от 10 до 30 суток. Здесь кардиограмма начинает приходить в норму. На месте пораженных участков миокарда появляются рубцы;
- этап рубцевания. Продолжительность его занимает от 30 дней и больше, сопровождается полным рубцеванием тканей. Иногда у пациентов отмечается кардиосклероз и другие изменения.
На картинке можно увидеть изменение показателей ЭКГ при заболевании.
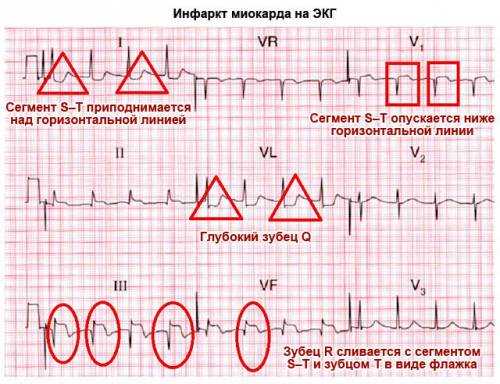
Показатели кардиограммы при инфаркте миокарда на разных этапах
Электрокардиография – это сложный, но в то же время очень информативный метод диагностики, применяемый в медицинской практике не одно десятилетие. Самостоятельно расшифровать графическое изображение, полученное во время исследования, довольно тяжело. Интерпретацией данных должен заниматься квалифицированный врач. Это поможет с точностью поставить диагноз, назначить соответствующее лечение.
icvtormet.ru
синусовый ритм, параметры, в МС, ГМЖ, патологии
Электрокардиограмма является одним из самых популярных и доступных способов диагностировать сердечные заболевания у взрослых и детей. Суть метода ЭКГ в отметке электрических импульсов, которые излучает сердце, а также отображение их на записывающей бумаге.
Расшифровка результатов позволяет установить сердечную активность, а также структуру миокарда. Самостоятельно расшифровать кардиограмму сложно, именно поэтом важно обратиться к специалисту кардиологу.
Содержание статьи:
Зачем проводить исследование ЭКГ
Направление на кардиограмму выдается в таких случаях:
- Боль в сердце, наличие одышки во время ходьбы.
- При наличии признаков аритмии, ишемической болезни, инфаркта миокарда.
- Перед проведением ряда операций, не только на сердце, но и на других важных органов.
- При наличии сторонних болезней (уха, горла, носа), которые дают осложнение на сердце.

- Во время медосмотра летчиков, спортсменов и машинистов.
- Для регистрации активности сердца.
- Для диагностики заболеваний с симптомами нерегулярного сердцебиения, головокружения, обмороков.
- Для регулировки работы кардиостимуляторов и имплантатов.
- Кардиограмму рекомендуют делать ежегодно мужчинам и женщинам после 45 лет.
- Во время беременности.
Недостатки исследования ЭКГ
Информация о состоянии актуальна лишь на момент проверки и может являться недостоверной. На результат влияет множества факторов, что делает процедуру неоднозначной. Для диагностики более сложных болезней, врачи назначают суточный мониторинг.
Виды анализов ЭКГ
Для выполнения стандартной процедуры используется электрокардиограф. Такие аппараты широко используются в кардиологическом стационаре, а также в машинах скорой помощи. При помощи присосок электроды крепятся к телу человека, в дальнейшем через них поступают электрические потенциалы.
Электроды принято называть «отведениями», в сумме их устанавливают 6 штук. Отведения, прикрепленные к конечностям считаются основными и обозначаются-I,II,III и aVL, aVR, aVF. На груди электроды отмечены меткой V1-V6.
Каждый тип отведения имеет определенную задачу, поэтому по отдельности факторы дают разные значения. Врачу необходимо соединить всю информацию в одно целое и расшифровать кардиограмму.
График выводится на специальную миллиметровую бумагу. Для каждого отведения приходится свой график. В стандартном применении устанавливается скорость ленты 5 см/c, при необходимости её можно корректировать.
Холтеровское мониторирование
В отличие от стандартной процедуры, длительность которой несколько минут, во время холтеровского мониторирования информацию записывают в течение суток. Длительность процедуры объясняется необходимостью получить полную картину о процессах, происходящих в сердце. Такая процедура способна снимать показания, не только во время спокойствия человека, но и при физических нагрузках.
Некоторые заболевания сложно выявить во время обычной кардиограммы, так как отклонения могут проявляться лишь во время активности.
Прочие типы процедур
Выделяют также специфические процедуры получения кардиограммы:
- Мониторинг с применением физических упражнений. Такой образом легче установить патологии в работе сердца. Для такого мониторинга используется беговая дорожка, она помогает дать организму требуемую нагрузку. Применяют процедуру в ситуациях, когда патологии проявляются лишь во время ускоренной работы сердца.
- Фонокардиография. Таким методом можно изучить не только электрические показатели, но и возникающие в сердечной области шумы.
 Данным методом пользуются при диагностике порока сердца.
Данным методом пользуются при диагностике порока сердца.
Кто и когда назначает исследование
Лист с направлением на кардиограмму выдается лечащим терапевтом или кардиологом. При наличии жалоб или проблем с сердцем, следует сразу обратиться в больницу для проведения обследования. Данная процедура позволяет проверить состояние сердца, а также определить наличие отклонений.
При помощи ЭКГ можно выявить ряд определенных патологий:
- образование расширения в области сердечной камеры;
- изменений размеров сердечной мышцы;
- развитие некроза в тканях при инфаркте миокарда;
- ишемические поражения стенки миокарда.
Как подготовиться к исследованию
ЭКГ (расшифровка у взрослых подразумевает точную процедуру, от результатов которой зависит лечение) проводится после объяснений врачом основных нюансов подготовки, чтобы результаты исследования стали максимально правильными:
- за несколько дней до ЭКГ следует отказаться от употребления спиртных напитков;
- в день процедуры желательно не курить;
- процедуру рекомендуют делать на голодный желудок;
- отказаться от физических нагрузок за день до ЭКГ;
- избегать стрессов и перенапряжения;
- нежелательно перед кардиограммой употреблять медицинские препараты, влияющие на работу сердца;
- нельзя пить кофе и другие напитки с кофеином перед обследованием;
- тяжелая пища и кофеин отрицательно влияют на работу сердца, учащая сердцебиение, что сказывается на показателях ЭКГ;
- перед ЭКГ не желательно наносить на тело жирные лосьоны и масляные гели. Компоненты в составе косметических средств, могут препятствовать прохождению импульсов между датчиком и телом;
- выбирая одежду, предпочтение следует отдать просторным кофтам и штанам, которые с легкостью можно будет завернуть или снять;
- на время процедуры необходимо снять все металлические украшения.

Современная медицина позволяет легко и безболезненно исследовать работу сердца. Для этого, в случае недомогания или в целях профилактики, человек обращается к кардиологу для получения направления на анализ.
ЭКГ проводят в специально оборудованном помещении, в котором размещен электрокардиограф. Современные аппараты оснащены термопечатающим элементом, заменяющим обычную чернильную установку. При помощи теплового эффекта, на бумаге появляется кривая кардиограммы.
В кардиографах последних моделей, результат не сразу печатается на бумаге, а остается на экране монитора. При помощи программы, аппарат сам расшифровывает показатели, а также сохраняет данные на диске или флешке.
Впервые устройство разработал Эйнтховен в 1903 году. С тех пор, кардиограф получил множество изменений и усовершенствований, но принцип действия остался таким же. Оснащение прибора многоканальным устройством позволяет выводить сразу результаты с нескольких отведений.
В 3-х канальных аппаратах сначала проходит расшифровка стандартных отведений (I, II, III), затем отделения aVL, aVR, aVF идущих от конечностей, а в конце грудных.
Помещение для проведения ЭКГ обычно размещают вдали от электромагнитных полей и рентгеновского облучения. В процедурном кабинете, пациент ложиться на ровную кушетку. Предварительно следует снять одежду до белья, либо открыть места для крепления электродов.
Электроды изготавливаются в грушевидной форме на присосках. В зависимости от количества каналов в кардиографе, цвет проводов может быть белым или разноцветным.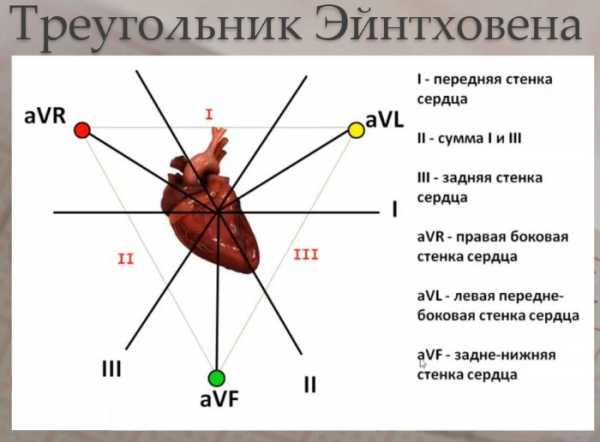
В многоканальных приборах маркировку выполняют следующим образом:
- V1-провод красного цвета;
- V2-провод желтого цвета;
- V3-провод зеленого цвета;
- V4-провод коричневого цвета;
- V5-провод черного цвета;
- V6-провод синего цвета.
Перед началом процедуры, врач должен проверить качество прилегающих электродов к телу. Кожа должна быть чистой, без потовых выделений и жирной пленки. Часть электродов накладывают внизу голеней и на стопы. Для крепления на конечности, присоски выполняются в форме пластин. Их цель-регистрация стандартных отведений.
Каждое крепление имеет определенный цвет, что помогает избежать путаниц при исследовании. Красный провод крепится на правое запястье, желтый-на левое, в область где активно прощупывается пульс, на левую конечность внизу цепляется зеленый электрод, а на правую-черный.
При изучении кардиограммы, правая нога не принимает участие в показаниях. Поэтому электрод к ней цепляют для заземления.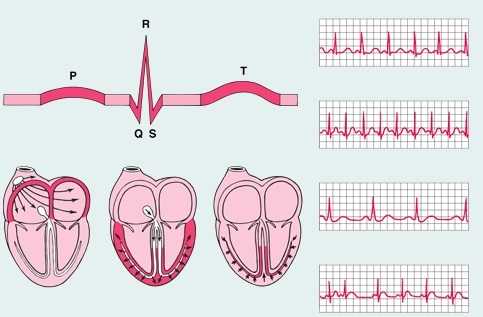
На кардиограмме выводятся зубчатая схема с циклами, которая отвечает за состояние работы сердечной мышцы на ударе и во время отдыха. Такая схема называется-сердечный цикл, на каждом отведении обычно отмечается до 5 циклов. Эти показания стандартны для обычной кардиограммы, но в случае симптоматики инфаркта миокарда или другого сердечного заболевания, этих циклов может быть в несколько раз больше.
После распечатки кардиограммы, человека освобождают от присосок. Полученную бумагу подписывают и оставляют для анализа. В специфических случаях, кардиограмму назначают после выполнения физических упражнений. Для получения правильных результатов, показания снимают до и после нагрузки.
Нормы показателей ЭКГ
ЭКГ (расшифровка у взрослых включает ряд показателей с допустимым интервалом) проводится согласно значениям, которые указывают на здоровое состояние сердечной системы.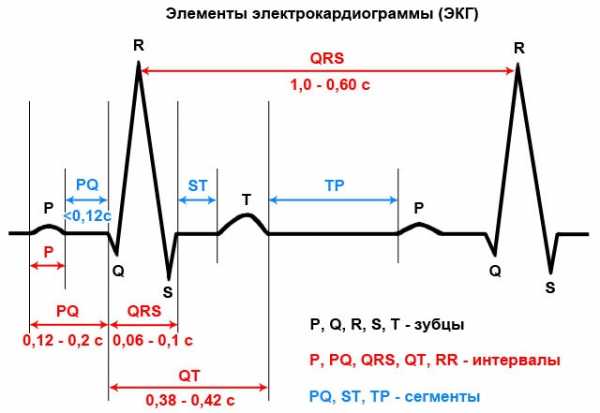
| Обозначение показателя | Интервал допустимых значений |
| P | 0,05-0,12 с |
| T | 0,14-0,27 с |
| Q | 0,04-0,06 с |
| QRS | 0,07-0,3 с |
| ЧСС | 63-85 уд/мин |
| PQ | 0,11-0,19 с |
Противопоказания
В большинстве случае процедуру проводят для всех, в том числе и для маленьких детей. Отказаться от ЭКГ необходимо лишь в случае нарушения состояния кожи в местах крепления электродов. Следует помнить, что при экстренной госпитализации кардиограмму снимают в любом случае.
Что может влиять на результат ЭКГ
На достоверность полученных данных влияют такие показатели:
Прежде, чем лечь на процедурный стол, человек должен провести 10-15 мин в спокойной обстановке. Важно, чтобы человек не переживал и его пульс находился в установленных пределах.
Расшифровка результатов
ЭКГ (расшифровка у взрослых происходит, учитывая три показателя: интервал сокращений, сегментные факторы и величину зубцов) указывает на риск развития аритмии.
Синусовый ритм сердца
Этот фактор отвечает за систематическое движение обоих предсердий, которые активны под влиянием синусового действия. С его помощью можно изучить, насколько правильно функционируют отделы сердца, отображает правильность работы напряжения и расслабления сердечной мышцы.
Самые высокие зубцы на диаграмме отвечают за состояние ритма. В норме промежуток между вершинами должен быть стандартным или меняться не более, чем на 10%. В противном случае возникнет аритмия.
ЧСС
Частота сердечных сокращений в простом понимании именуется, как пульс, его с легкостью считают при исследовании ЭКГ. Для этого берут скорость проведения кардиограммы, а также размер отрезка между высокими вершинам.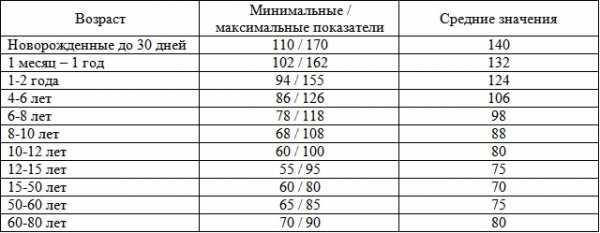
Обычно скорость процесса составляет 25, 50 и 100 мм/с. Частоту определяют, умножая длительность записи на длину отрезка.
Проводимость
Этот фактор показывает состояние импульсной передачи. В нормальном состоянии, импульсы передаются с одинаковой последовательностью.
Зубцы на участках ЭКГ расшифровываются таким образом:
- P-показывает процесс работы предсердия. С его помощью можно качество реакции предсердия на проходящие импульсы. В правильной трактовке высота зубца не более 2,4-2,7 мм, вершина имеет округлую верхушку и продолжительность цикла не более 0,1-0,3 с. В ряде патологии конец зубца имеет острый конец, что свидетельствует о расширении составляющей миокарда.
- Q,S-информирует о состоянии перегородки в сердечной системе. В норме значение Q-отрицательное, продолжительно составляет до 0,03 с. S обозначает окончание возбуждения желудочка. Это отрицательный показатель, глубина которого не должна превышать 2 мм.

- R-характеристика желудочка в возбужденном состоянии.
- T-состояние желудочков в покое. В норме высота фактора T должна быть третьей частью зубца R. Вершина имеет сглаженную форму, длительность от 0,15-2,3 с. Чем больше значение, тем вероятнее наличие вегетативных патологий в работе сердца.
- Интервал RQ показывает длительность прохождения импульса.
- QRST-время за которое сокращается область желудочка.
- ST-время перехода желудочка в возбуждение.
- TP-длительность диастолы сердечной области.
Какие заболевания сердца можно определить при помощи ЭКГ
ЭКГ (расшифровка у взрослых может свидетельствовать о ряде патологий) указывает на опасные болезни, требующие срочного вмешательства.
- Тахикардия. Заболевание, которое характеризуется возрастанием пульса в независимости от состояния человека. Наличие патологии характеризуется уменьшением расстояния между интервалами, а также сдвиг RS-Т.
- Стенокардия. На ЭКГ заметны скачки в амплитуде зубцов T, также колеблются факторы S-T.
- Аритмия — характеризуется нарушением активности сердечного ритма и формирования импульса. В этом случае меняется расстояние между промежутком R-R и колеблется интервал P-Q и Q-T.
- Брадикардия. Во время этой патологии у пациента замедляется пульс. С помощью ЭКГ устанавливается сниженный ритм, а также видны значительные промежутки между сегментами. Амплитуда зубцов становится неравномерной.
- Инфаркт миокарда. В этом случае на кардиограмме нет зубца R. Сегмент S-T находится над изолинией, а T-имеет отрицательное значение.

- Экстрасистолия. Для нее характерно изменение сердечного ритма. На ЭКГ выделяют деформацию в изображении зубцов QRS, а также отсутствует фактор P.
Что делать, если обнаружены отклонения от нормы
Не всегда первая полученная кардиограмма отражает истинную картину состояния сердца пациента. Именно поэтому после получения результатов, рекомендуют пройти вторую проверку. Часть сердечных заболеваний не выявляются при обычном обследовании и требуют более точных анализов.
После получения плохих результатов следует пересмотреть некоторые тонкости:
- Время суток, когда проводилось ЭКГ. По правилам процедуру проводят в утреннее время, натощак.
- Эмоциональное состояние. Если человек испытывает стресс или волнуется, об этом должен знать доктор, дабы результаты ЭКГ не изменились в худшую сторону.
- Следует вспомнить, не было ли приема пищи перед первым ЭКГ. Этот безобидный фактор может сильно повлиять на показания, особенно если пациент употреблял алкоголь, жирную пищу или кофе.
- В некоторых случаях, во течение процедуры могут отходить электроды, что кардинально влияет на расшифровку.
Проблемы с сердечным ритмом могут присутствовать в жизни здоровых людей, что является нормой. Поэтому, при получении отрицательных результатов, не следует сразу отчаиваться, так как сердце орган чувствительный и его исследование занимает много времени.
Учитывая указанные факторы, следует пересмотреть пройденную процедуру. В любом случае, при наличии жалоб или симптомов, пациента отправляют на повторную ЭКГ. Расшифровка показателей ЭКГ у взрослых является сложной и кропотливой задачей. От специалиста требуется правильное понятие всех углов и составляющих. Следует помнить, что на показания и результат могут влиять разные значения.
Оформление статьи: Мила Фридан
Видео о расшифровке ЭКГ
Как правильно расшифровать ЭКГ:
healthperfect.ru
Расшифровка ЭКГ, как самостоятельно расшифровать кардиограмму сердца у взрослых
Электрокардиографическое исследование – это довольно простой и эффективный метод диагностики, использующийся кардиологами всего мира для изучения деятельности сердечной мышцы. Результаты процедуры в виде графиков и цифирных обозначений, как правило, передаются специалистам для дальнейшего анализа данных. Однако в случае, например, отсутствия нужного врача, у пациента возникает желание самостоятельно расшифровать показатели своего сердца.
Предварительная расшифровка ЭКГ требует знания особых базовых данных, которые, в силу своей специфичности, подвластны далеко не каждому. Для того чтобы произвести правильные расчеты ЭКГ сердца человеку, не имеющему отношения к медицине, необходимо ознакомиться с основными принципами обработки, которые объединяются для удобства в соответствующие блоки.
Ознакомление с основными элементами кардиограммы
Следует знать, что интерпретация ЭКГ осуществляется благодаря элементарным, логическим правилам, которые могут быть понятны даже рядовому обывателю. Для более приятного и спокойного их восприятия рекомендуется начать ознакомление сначала с самыми простыми принципами расшифровки, постепенно переходя на более сложный уровень познания.
Разметка ленты
Бумага, на которой отражаются данные о функционировании сердечной мышцы, представляет собой широкую ленту нежно-розового оттенка с четкой разметкой «квадрат». Более крупные четырехугольники сформированы из 25 маленьких клеточек, а каждая из них, в свою очередь, приравнивается к 1 мм. Если большая клетка заполнена только 16-ю точками, для удобства можно провести по ним параллельные линии и следовать аналогичным инструкциям.
Горизонтали клеток указывают на продолжительность биения сердца (сек), а вертикали – на напряжение отдельных сегментов ЭКГ (мВ). 1 мм – это 1 секунда времени (по ширине) и 1 мВ напряжения (по высоте)! Эту аксиому необходимо держать в уме на протяжении всего периода анализа данных, позже её важность станет очевидна каждому.
Используемая бумага позволяет верно анализировать отрезки времени
Зубцы и сегменты
Прежде чем перейти к наименованию конкретных отделов зубчатого графика, стоит ознакомиться с деятельностью самого сердца. Мышечный орган состоит из 4 отделений: 2 верхних именуются предсердиями, 2 нижних – желудочками. Между желудочком и предсердием в каждой половине сердца есть клапан – створка, отвечающая за сопровождение тока крови в одном направлении: сверху вниз.
Данная активность достигается благодаря электрическим импульсам, которые движутся по сердцу согласно «биологическому расписанию». Они направляются в конкретные сегменты полого органа с помощью системы пучков и узлов, представляющих собой миниатюрные мышечные волокна.
Рождение импульса происходит в верхней части правого желудочка – синусовом узле. Далее сигнал проходит в левый желудочек и наблюдается возбуждение верхних отделов сердца, что регистрируется зубцом P на ЭКГ: он похож на пологую перевернутую чашу.
После того как электрический заряд достигнет атриовентрикулярного узла (или АВ-узла), находящегося почти на стыке всех 4-х кармашков сердечной мышцы, на кардиограмме появляется маленькое «острие», направленное вниз – это зубец Q. Чуть ниже АВ-узла присутствует следующий пункт назначения импульса – пучок Гиса, фиксирующийся самым высоким среди прочих зубчиком R, который можно представить в виде пика или горы.
Преодолев половину пути, важный сигнал устремляется к нижней части сердца, через так называемые ножки пучка Гиса, внешне напоминающие длинные щупальце осьминога, которые обнимают желудочки. Проведение импульса по ветвистым отросткам пучка находит отражение в зубце S – неглубокого желобка у правого подножия R. Когда импульс распространится на желудочки по ножкам пучка Гиса, происходит их сокращение. Последний кочкообразный зубец T отмечает восстановление (отдых) сердца перед очередным циклом.
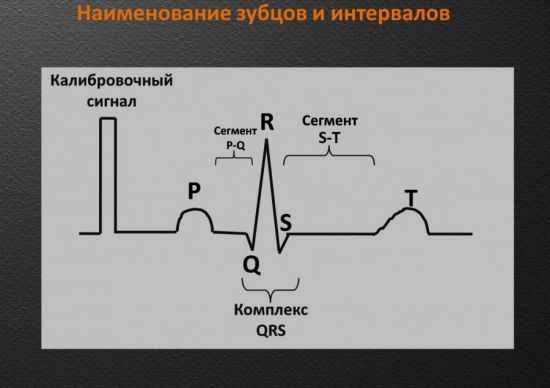
Расшифровывать показатели диагностики умеют не только кардиологи, но и другие специалисты
Перед 5-ю основными зубцами на ЭКГ можно увидеть прямоугольный выступ, пугаться его не стоит, так как он представляет собой калибровочный или же контрольный сигнал. Между зубцами имеют место быть горизонтально направленные участки – сегменты, например, S-T (от S до T) или P-Q (от P до Q). Для самостоятельной постановки ориентировочного диагноза потребуется запомнить такое понятие, как комплекс QRS – объединение зубцов Q, R и S, регистрирующее работу желудочков.
Зубцы, которые возвышаются над изометрической линией, называются положительными, а те, что располагаются под ними – отрицательными. Следовательно, все 5 зубцов чередуются друг за другом: P (полож.), Q (отриц.), R (полож.), S (отриц.) и T (полож.).
Отведения
Нередко от людей можно услышать вопрос: почему все графики на ЭКГ отличаются друг от друга? Ответ относительно прост. Каждая из искривленных линий на ленте отражает показатели сердца, получаемые от 10–12 цветных электродов, которые устанавливаются на конечностях и в области грудной клетки. Они считывают данные о сердечном импульсе, располагаясь в различной отдаленности от мышечного насоса, потому графики на термоленте зачастую и непохожи друг на друга.
Грамотно написать заключение ЭКГ может только опытный специалист, пациент же имеет возможность рассмотреть общие сведения о своем здоровье.
Нормальные показатели кардиограммы
Теперь, когда стало понятно, как расшифровать кардиограмму сердца, следует приступить к непосредственной диагностике нормальных показаний. Но прежде чем ознакомиться с ними, необходимо оценить скорость записи ЭКГ (50 мм/с или 25 мм/с), которая, как правило, автоматически пропечатывается на бумажной ленте. Затем, отталкиваясь от результата, можно просмотреть нормы продолжительности зубцов и сегментов, которые прописаны в таблице (подсчеты можно проводить с помощью линейки или клетчатой разметки на ленте):
| Имя зубца | Длительность в мм (для 25 мм/с) | Длительность в мм (для 50 мм/с) |
| P | 1,8–2,8 | 3,5–5,5 |
| PQ | Менее 3 | Менее 6 |
| Q | Около 0,7–0,8 | В пределах 1,5 |
| QRS | 1,5–2,7 | 3–5,6 |
| S | Точных данных нет | Точных данных нет |
| T | 3–7 | 6–14 |
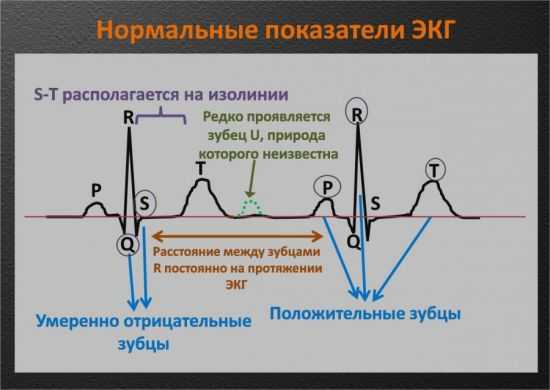
Среди наиболее значимых положений интерпретации ЭКГ можно упомянуть следующие:
- Сегменты S-T и P-Q должны «сливаться» с изометрической линией, не выходя за её пределы.
- Глубина зубца Q не может превысить ¼ высоты самого стройного зубца – R.
- Точные показатели зубца S не утверждены, однако известно, что он иногда достигает глубины равной 18–20 мм.
- Зубец T не должен быть выше R: его максимальное значение – ½ высоты R.
Немаловажен и контроль ритма сердца. Необходимо взять в руки линейку и измерить длину отрезков, заключенных между вершинами R: полученные результаты должны совпадать друг с другом. Чтобы рассчитать ЧСС (или частоту сокращений сердца), стоит посчитать общее количество маленьких клеточек между 3-мя вершинами R и разделить цифирное значение на 2. Далее нужно применить одну из 2-х формул:
- 60/X*0,02 (при скорости записи 50 мм/сек).
- 60/X*0,04 (при скорости записи 25 мм/сек).
Если цифра находится в промежутке от 59–60 до 90 уд/мин, значит показатель ЧСС в норме. Увеличение этого индекса подразумевает тахикардию, а явное уменьшение – брадикардию. Если для сформированного человека ЧСС более 95–100 уд./мин – довольно сомнительный признак, то для детей до 5–6 лет это одна из разновидностей нормы.
Каждый из зубцов и интервалов говорит об определенном отрезке времени работы сердечной мышцы
Какие патологии можно выявить при расшифровке данных?
ЭКГ хоть и относится к числу крайне простых по структуре исследований, но аналогов подобной диагностике кардиологических отклонений до сих пор не наблюдается. С наиболее «популярными» заболеваниями, распознаваемыми ЭКГ, можно ознакомиться, исследуя как описание характерных их показателей, так и подробных графических примеров.
Пароксизмальная тахикардия
Данный недуг часто регистрируют у взрослых при осуществлении ЭКГ, у детей же он проявляется крайне редко. Среди наиболее распространенных «катализаторов» болезни числятся употребление наркотиков и алкогольной продукции, хронический стресс, гипертиреоз и пр. ПТ отличается, в первую очередь, частым сердцебиением, показатели которого располагаются в промежутке от 138–140 до 240–250 уд/мин.
По причине проявления подобных приступов (или пароксизм) оба желудочка сердца не имеют возможности вовремя наполниться кровью, что ослабляет общий кровоток и замедляет доставку очередной порции кислорода ко всем частям тела, включая головной мозг. Для тахикардии характерно наличие видоизмененного комплекса QRS, слабовыраженный зубец T и, что самое главное, отсутствие расстояния между T и P. Иными словами, группы зубцов на электрокардиограмме «склеены» друг с другом.
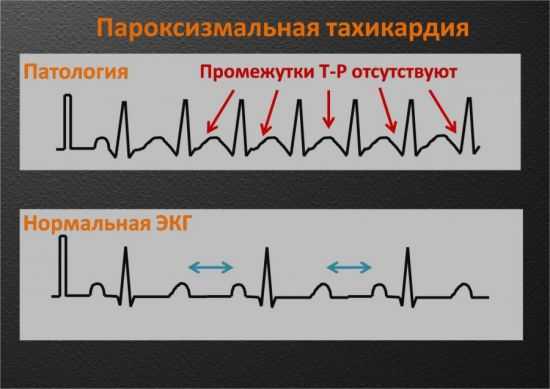
Заболевание относится к числу «невидимых убийц» и требует немедленного обращения к ряду специалистов, так как при крайней запущенности оно может привести к гибели человека
Брадикардия
Если предыдущая аномалия подразумевала отсутствие сегмента T-P, то брадикардия представляет собой её антагониста. Этот недуг выдаёт именно значительное удлинение T-P, свидетельствующее о слабом проведении импульса или неправильном его сопровождении через сердечную мышцу. У пациентов с брадикардией наблюдается крайне низкий индекс ЧСС – менее 40–60 уд./мин. Если у людей, отдающим предпочтение регулярным физическим нагрузкам, легкое проявление болезни является нормой, то в подавляющем большинстве иных случаев речь может идти о зарождении крайне серьезного заболевания.
При обнаружении очевидных признаков брадикардии нужно в ближайшее время пройти комплексное обследование.
Ишемия
Ишемию именуют предвестником инфаркта Миокарда, по этой причине раннее выявление аномалии способствует купированию смертельного недомогания и, как следствие, благоприятному исходу. Ранее было упомянуто, что интервал S-T должен «удобно лежать» на изолинии, однако его опущение в 1-ом и AVL отведениях (до 2,5 мм) сигнализирует именно об ИБС. Иногда ишемическая болезнь сердца выдает только зубец T. В норме он не должен превышать ½ высоты R, однако, в данном случае он может как «дорасти» до старшего элемента, так и опуститься ниже средней линии. Остальные зубцы при этом не подвергаются существенным изменениям.
Трепетание и мерцание предсердий
Мерцание предсердий – аномальное состояние сердца, выражающееся в беспорядочном, хаотичном проявлении электрических импульсов в верхних кармашках сердца. Сделать качественный поверхностный анализ в подобном случае иногда не представляется возможным. Но зная, на что стоит обратить внимание в первую очередь, можно спокойно расшифровывать показатели ЭКГ. Комплексы QRS не имеют принципиального значения, так как они нередко стабильны, а вот промежутки между ними относятся к ключевым показателям: при мерцании они походят на череду зазубрин ручной пилы.
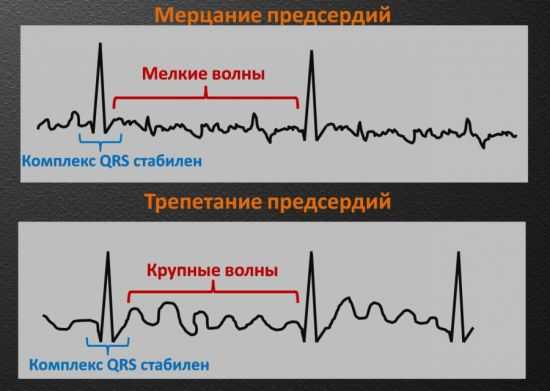
Патологии хорошо отличимы на кардиограмме
Не такие сумбурные, крупные по размеру волны между QRS свидетельствуют уже о трепетании предсердий, которое, в отличие от мерцания, характеризуется чуть более выраженным сердцебиением (до 400 уд./мин). Сокращения и возбуждения предсердий в незначительной степени подчиняются контролю.
Утолщение миокарда предсердий
Подозрительному утолщению и растяжению мышечного слоя Миокарда сопутствует значительная проблема с внутренним током крови. Предсердия при этом выполняют свою основную функцию с постоянными перебоями: утолщенная левая камера с большей силой «выталкивает» кровь в желудочек. При попытке прочитать график ЭКГ в домашних условиях следует устремить свой взор именно на зубец P, отражающий состояние верхних отделов сердца.
Если он представляет собой своеобразный купол с двумя выпуклостями, скорее всего, пациент страдает от рассматриваемой болезни. Так как утолщение миокарда при долговременном отсутствии квалифицированного медицинского вмешательства провоцирует инсульт или инфаркт, необходимо как можно скорее записываться на консультацию к кардиологу с предоставлением подробного описания дискомфортных симптомов, если таковые имеются.
Экстрасистолия
Произвести расшифровку ЭКГ с «первыми ласточками» экстрасистолии возможно в случае наличия знаний об особых показателях особого проявления аритмии. Внимательно рассмотрев подобный график, пациент может обнаружить необычные аномальные скачки, которые отдаленно напоминают комплексы QRS – экстрасистолы. Они возникают в любой области ЭКГ, после них нередко следует компенсаторная пауза, позволяющая сердечной мышце «отдохнуть» перед началом нового цикла возбуждений и сокращений.
Экстрасистолия в медицинской практике часто диагностируется у здоровых людей. В подавляющем большинстве случае она не влияет на привычное течение жизни и не сопряжена с тяжелыми заболеваниями. Однако при установлении аритмии следует перестраховаться, обратившись к специалистам.
АВ-блокада сердца
При атриовентрикулярной блокаде сердца наблюдается расширение промежутка между одноименными зубцами P, кроме того, они могут встречаться в момент анализа заключения ЭКГ намного чаще, нежели комплексы QRS. Регистрация подобного рисунка свидетельствует о малой проводимости импульса от верхних камер сердца к желудочкам.
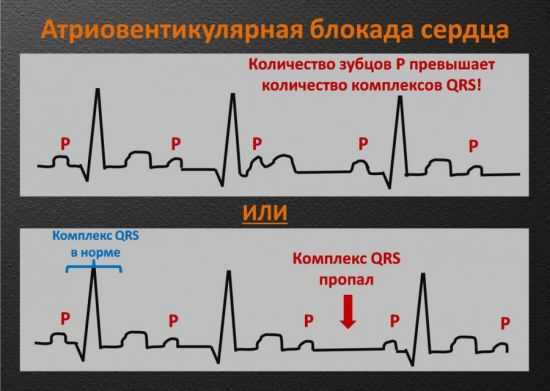
Если заболевание прогрессирует, электрокардиограмма меняется: теперь из общего ряда зубцов P в некоторых интервалах «выпадают» QRS
Блокада ножек пучка Гиса
Сбой в работе такого элемента проводящей системы, как пучок Гиса ни в коем случае нельзя игнорировать, поскольку он располагается в непосредственной близости от Миокарда. Патологический очаг в запущенных случаях имеет обыкновение «перебрасываться» на один из наиболее важных участков сердца. Расшифровать ЭКГ самому при наличии крайне неприятного заболевания вполне можно, стоит лишь внимательно исследовать самый высокий зубец на термоленте. Если он образует не «стройную» букву Л, а деформированную М, это значит, что пучок Гиса подвергся атаке.
Поражение его левой ножки, пропускающей импульс в левый желудочек, влечет за собой полное исчезновение зубца S. А место соприкосновения двух вершин расщепленного R будет располагаться выше изолинии. Кардиографическое изображение ослабления правой ножки пучка похоже на предыдущее, только точка соединения уже обозначенных вершин зубца R находится под средней линией. T в обоих случаях отрицателен.
Инфаркт миокарда
Миокард – это фрагмент самого плотного и толстого слоя сердечной мышцы, который в последние годы подвергается различным недугам. Самым опасным среди них является некроз или инфаркт миокарда. При расшифровке электрокардиографии он достаточно отличим от иных типов заболеваний. Если зубец P, регистрирующий хорошее состояние 2-х предсердий, не деформирован, то остальные сегменты ЭКГ претерпели существенные изменения. Так, заостренный зубец Q может «протыкать» плоскость изолинии, а T – преобразовываться в отрицательный зубец.
Наиболее показательным признаком инфаркта является неестественное возвышение R-T. Существует мнемоническое правило, позволяющее запомнить точный его вид. Если при осмотре этого участка можно представить левую, восходящую сторону R в виде накрененной вправо стойки, на которой реет флажок, то речь действительно идет о некрозе миокарда.
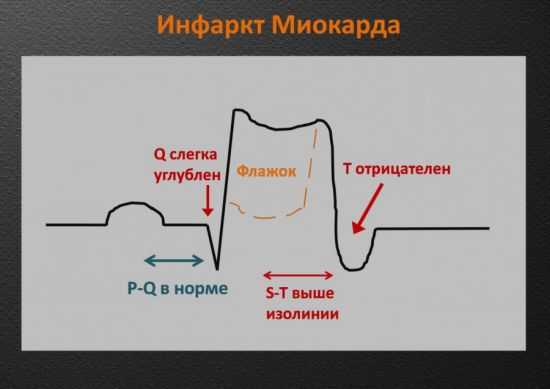
Заболевание диагностируют как в острой фазе, так и после стихания приступа
Фибрилляция желудочков
Иначе крайне тяжелую болезнь называют мерцательной аритмией. Отличительной чертой этого патологического явления принято считать деструктивную деятельность проводящих пучков и узлов, указывающих на неконтролируемое сокращение всех 4-х камер мышечного насоса. Прочесть результаты ЭКГ и распознать фибрилляцию желудочков вовсе не сложно: на клетчатой ленте она предстает в виде череды хаотичных волн и ложбинок, параметры которых невозможно соотнести с классическими показателями. Ни в одном из сегментов нельзя увидеть хотя бы один знакомый комплекс.
Если пациенту с мерцательной аритмией не оказать преждевременной медицинской помощи, он в скором времени погибнет.
Синдром WPW
Когда в комплексе классических путей проведения электрического импульса неожиданно формируется аномальный пучок Кента, располагающийся в «удобной колыбели» левого или правого предсердия, можно с уверенностью говорить о такой патологии, как синдром WPW. Как только импульсы начинают продвигаться по неестественной сердечной магистрали, сбивается ритм мышцы. «Правильные» проводящие волокна не могут в полной мере обеспечить предсердия кровью, потому что импульсы предпочли более короткий путь для завершения функционального цикла.
ЭКГ при синдроме ВПВ отличается появлением микроволны на левом подножии зубца R, малым уширением комплекса QRS и, конечно, значительным сокращением интервала P-Q. Так как расшифровка кардиограммы сердца, подвергшегося WPW, не всегда результативна, на помощь медицинскому персоналу приходит ХМ – Холтеровский метод диагностики недуга. Он подразумевает круглосуточное ношение на теле компактного устройства с прикрепленными к кожному покрову датчиками.
Продолжительный мониторинг обеспечивает более качественный результат с фиксацией достоверного диагноза. Для того чтобы своевременно «поймать» локализующуюся в сердце аномалию, рекомендуется посещать кабинет ЭКГ не реже 1 раза в год. В случае необходимости регулярного медицинского контроля над лечением сердечно-сосудистого заболевания может потребоваться более частое снятие показателей сердечной деятельности.
apkhleb.ru
Норма ЭКГ. Кардиограмма сердца. Расшифровка :: SYL.ru
Электрокардиография, или если сокращенно – ЭКГ, представляет собой графическую регистрацию электрической активности сердца. Свое название она получает от трех слов: электро – электричество, электрические явления, кардио – сердце, графия – графическая регистрация. На сегодняшний день электрокардиография является одним из наиболее информативных и достоверных методов исследования и диагностики нарушений деятельности сердца.
Теоретические основы электрокардиографии
Теоретические основы электрокардиографии базируются на так называемом треугольнике Эйнтховена, в центре которого расположено сердце (представляющее собой электрический диполь), а вершины треугольника образуют свободные верхние и нижние конечности. В процессе распространения потенциала действия по мембране кардиомиоцита одни ее участки остаются деполяризованными, на вторых же регистрируется потенциал покоя. Таким образом, одна часть мембраны заряжена положительно снаружи, а вторая – отрицательно.
Это дает возможность рассматривать кардиомиоцит как единичный диполь, а геометрически суммируя все диполи сердца (т.е. совокупность кардиомиоцитов, находящихся в различных фазах потенциала действия) получается суммарный диполь, имеющий направление (обусловленное соотношением возбужденных и невозбужденных участков сердечной мышцы в различные фазы сердечного цикла). Проекция данного суммарного диполя на стороны треугольника Эйнтховена и определяет появление, величину и направление основных зубцов ЭКГ, а также их изменение при различных патологических состояниях.
Основные отведения ЭКГ
Все отведение в электрокардиографии принято подразделять на регистрирующие электрическую активность сердца во фронтальной плоскости (I, II, II стандартные отведение и усиленные отведения aVR, aVL, aVF) и регистрирующие электрическую активность в горизонтальной плоскости (грудные отведения V1, V2, V3, V4, V5, V6).
Также существуют дополнительные специализированные схемы отведения, такие как отведения по Небу и др., которые используются в диагностике нетипичных состояний. Если иного не предусмотрено лечащим врачом, то кардиограмма сердца регистрируется в трех стандартных отведениях, трех усиленных отведениях, а также в шести грудных отведениях.
Скорость регистрации ЭКГ
В зависимости от модели применяемого электрокардиографа запись электрической активности сердца может осуществляться как одномоментно со всех 12-ти отведений, так и группами по шесть или три, а также путем последовательного переключения между всеми отведениями.
Кроме этого, электрокардиограмма может быть зарегистрирована на двух различных скоростях движения бумажной ленты: на скорости 25 мм/сек и 50 мм/сек. Зачастую, с целью экономии электрокардиографической ленты используется скорость регистрации 25 мм/сек, а вот если возникает необходимость получить более детальную информацию о электрических процессах в сердце, то кардиограмма сердца регистрируется со скоростью 50 мм/сек.
Принципы образования зубцов ЭКГ
Водителем ритма первого порядка в проводящей системе сердца выступают атипичные кардиомиоциты синоатриального узла, расположенного в устье впадения верхней и нижней полой вены в правое предсердие. Именно данный узел отвечает за генерацию правильного синусного ритма с частотой импульсов от 60 до 89 в минуту. Возникая в синоатриальном узле, электрическое возбуждение сначала охватывает правое предсердие (именно в данный момент формируется восходящая часть зубца Р на электрокардиограмме), а за тем по межпредсердным пучкам Бахмана, Венкенбаха и Тореля распространяется на левое предсердие (в данный момент формируется нисходящая часть зубца Р).
После охвата возбуждением миокарда предсердий возникает систола предсердий, а электрический импульс направляется к миокарду желудочков по атрио-вентрикулярному пучку. В момент прохождения импульса от предсердий к желудочкам в атрио-вентрикулярном соединении происходит его физиологическая задержка, которая на электрокардиограмме отражается появлением изоэлектрического сегмента PQ (изменения ЭКГ, так или иначе связанные с задержкой проведения импульса в атриовентрикулярном соединении, будут носить названия атрио-вентрикулярной блокады). Данная задержка в прохождении импульса является крайне необходимой для нормального поступления очередной порции крови из предсердий в желудочки. После того, как электрический импульс прошел через предсердно-желудочковую перегородку, по проводящей системе он направляется к верхушке сердца. Именно с верхушки начинается возбуждение миокарда желудочков, формируя зубец Q на электрокардиограмме. Далее возбуждением охватываются стенки левого и правого желудочков, а также межжелудочковой перегородки, формируя на ЭКГ зубец R. В последнюю очередь возбуждением будет охвачена часть желудочков и межпредсердной перегородки, ближе к основанию сердца, формируя зубец S. После того как весь миокард желудочков охвачен возбуждением, на ЭКГ формируется изоэлектрическая линия или сегмент ST.
В данный момент осуществляется электромеханическое сопряжение возбуждения с сокращением в кардиомиоцитах и протекают процессы реполяризации на мембране кардиомиоцитов, которые находят свое отражение в зубце Т на электрокардиограмме. Таким образом формируется норма ЭКГ. Зная данные закономерности распространения возбуждения по проводящей системе сердца, несложно даже беглым взглядом определится с наличием грубых изменений на ленте ЭКГ.
Оценка частоты сердечных сокращений и норма ЭКГ
После того как зарегистрирована электрокардиограмма сердца, расшифровка записи начинается с определения частоты сердечных сокращений и источника ритма. Для подсчета количества сердечных сокращений умножают количество маленьких клеточек между зубцами R-R на длительность одной клеточки. Следует помнить, что при скорости регистрации 50 мм/сек ее длительность составляет 0,02 сек, а при скорости регистрации 25 мм/сек – 0,04 сек.
Оценку расстояния между R-R зубцами проводят минимум межуд тремя-четырьмя электрокардиографическими комплексами, а все расчеты проводят во втором стандартном отведении (так как в данном отведении происходит суммарное отображение I и III стандартных отведений, а электрокардиограмма сердца, расшифровка ее показателей наиболее удобна и информативна).
Таблица «ЭКГ: норма»
Оценка правильности ритма
Оценка правильности ритма осуществляется по степени вариативности изменений вышеуказанного интервала R-R. Вариативность изменений не должна превышать 10 %. Источник ритма устанавливается следующим образом: если форма ЭКГ правильная, зубец положительный и P стоит в самом начале, после данного зубца следует изоэлектрическая линия и далее находится комплекс QRS, то считается, что ритм происходит из атрио-вентрикулярного соединения, т.е. представлена норма ЭКГ. В случае ситуации миграции водителя ритма (например, когда функцию генерации возбуждения на себя берут то одни, то другие группы атипичных кардиомиоцитов, время прохождения импульса по предсердиям будет изменяться, что повлечет за собой изменения длительности интервала PQ).
Изменения ЭКГ при некоторых видах патологий сердца
На сегодняшний день сделать ЭКГ можно практически в любой поликлинике или небольшом частном медицинском центре, а вот найти грамотного специалиста, который бы расшифровал кардиограмму, найти гораздо сложнее. Зная анатомическое строение проводящей системы сердца и правила формирования основных зубцов электрокардиограммы, вполне под силу самостоятельно справится с постановкой диагноза. Так, в качестве подручного вспомогательного материала может потребоваться таблица ЭКГ.
Норма значений амплитуды и длительности основных зубцов и интервалов, приведенные в ней, поможет начинающему специалисту в изучении и расшифровке ЭКГ. При помощи такой таблицы, или, что лучше, специальной кардиографической линейки, можно за считанные минуты определить частоту сердечных сокращений, а также рассчитать электрическую и анатомическую ось сердца. При расшифровке необходимо помнить, что норма ЭКГ у взрослых несколько отличается от таковой у детей и пожилых людей. Кроме этого, довольно полезным будет, если пациент на прием возьмет с собой предыдущие ленты ЭКГ. Таким образом будет намного проще определиться с патологическими изменениями.
Следует запомнить, что длительность зубца P, сегмента PQ, комплекса QRS, сегмента ST, а также длительность зубца T, если в руках норма ЭКГ, сотавляет 0,1±0,02 сек. Если длительность интервалов, зубцов или сегментов изменяется в сторону увеличения, то это будет свидетельствовать о блокаде проведения импульса.
Холтеровское мониторирование ЭКГ
Холтеровоское мониторирование или суточная запись электрокардиограммы — один из методов регистрации ЭКГ, при котором пациенту устанавливают специальный прибор, круглосуточно регистрирующий электрическую активность сердца. Установка холтеровского монитора и дальнейший анализ суточной записи позволяет выявить формы нарушения деятельности сердца, которые в условиях однократной регистрации увидеть не всегда получается.
Примером может служить определение экстрасистолии или преходящих нарушений ритма.
Заключение
Зная трактовку и происхождение основных зубцов электрокардиограммы, можно приступать к дальнейшему изучению ЭКГ при различных видах патологии сердца, в том числе и при инфарктах миокарда различной локализации. Грамотно оценивая и интерпретируя результаты ЭКГ, можно не только выявить отклонения в проводимости и сократимости миокарда, но и определить наличие ионного дисбаланса в организме.
www.syl.ru
ЭКГ норма: Расшифровка кардиограммы, показатели нормы
Электрокардиография – метод диагностики состояния миокарда. В данной статье речь пойдет о нормах ЭКГ у детей, взрослых и женщин в период беременности. Кроме того, читатель узнает о том, что такое кардиография, как делают ЭКГ, в чем заключается расшифровка кардиограммы.

Вопросы, которые возникнут в ходе прочтения статьи, можно задать специалистам при помощи online формы.
Бесплатные консультации проводятся круглосуточно.
Что такое ЭКГ?
Электрокардиография – метод, используемый для регистрации электрических токов, которые возникают во время совершения сердечной мышцей сокращений и расслаблений. Для проведения исследования применяется электрокардиограф. При помощи этого прибора удается зафиксировать электрические импульсы, которые исходят от сердца, и преобразовать их в графический рисунок. Это изображение называется электрокардиограммой.
Электрокардиография выявляет нарушения в работе сердца, сбои в функционировании миокарда. Кроме того, после расшифровки результатов электрокардиограммы можно обнаружить некоторые внесердечные заболевания.
Как работает электрокардиограф?
[block id=”1″]
Электрокардиограф состоит из гальванометра, усилителей и регистратора. Слабые электрические импульсы, которые возникают в сердце, считываются электродами, после чего усиливаются. Затем гальванометр получает данные о характере импульсов и передает их регистратору. В регистраторе на специальную бумагу наносятся графические изображения. Графики называются кардиограммами.
Как делают ЭКГ?
Делают электрокардиографию по установленным правилам. Ниже представлен порядок снятия ЭКГ:
- Человек снимает металлические украшения, снимает одежду с голеней и с верхней части туловища, после чего принимает горизонтальное положение.
- Врач обрабатывает места контактов электродов с кожей, после чего накладывает электроды в определенные места на теле. Далее, фиксирует электроды на теле клипсами, присосками и браслетами.
- Электроды доктор присоединяет к кардиографу, после чего происходит регистрация импульсов.
- Производится запись кардиограммы, которая является результатом проведенной электрокардиографии.
Отдельно следует сказать об отведениях, используемых при ЭКГ. Отведения используют следующие:
- 3 стандартных отведения: одно из них расположено между правой и левой руками, второе – между левой ногой и правой рукой, третье – между левой ногой и левой рукой.
- 3 отведения от конечностей с усиленным характером.
- 6 отведений, располагающихся на груди.
Кроме того, при необходимости могут быть использованы дополнительные отведения.
После того, как кардиограмма записана, необходимо произвести её расшифровку. Об этом пойдет речь далее.
Расшифровка кардиограммы
Заключения о болезнях делаются на основании параметров работы сердца, полученных после расшифровки кардиограммы. Ниже представлен порядок расшифровки ЭКГ:
- Анализируется ритм сердца и проводимость миокарда. Для этого оцениваются регулярность сокращений сердечной мышцы и частота сокращений миокарда, определяется источник возбуждения.
- Регулярность сердечных сокращений определяют следующим образом: измеряют интервалы R-R между идущими друг за другом циклами сердца. Если измеренные R-R интервалы одинаковы, то после делают вывод о регулярности сокращений сердечной мышцы. Если продолжительность интервалов R-R различна, то делают вывод о нерегулярности сердечных сокращений. Если у человека выявляется нерегулярность сокращений миокарда, то делают вывод о наличии аритмии.
- Частота сердечных сокращений определяется по определенной формуле. Если частота сердечных сокращений у человека превышает норму, то делают вывод о наличии тахикардии, если же у человека частота сокращений ниже нормы, то делают вывод о наличии брадикардии.
- Точка, из которой исходит возбуждение, определяют следующим образом: оценивается движение сокращения в полостях предсердий и устанавливается взаимосвязь зубцов R к желудочкам (по комплексу QRS). От источника, являющегося причиной возникновения возбуждения, зависит характер ритма сердца.

Наблюдаются следующие характеры ритмов сердца:
- Синусоидальный характер ритма сердца, при котором зубцы Р во втором по счету отведении являются положительными и находятся перед желудочковым комплексом QRS, а зубцы Р в одном и том же отведении имеют неразличимую форму.
- Предсердный ритм характера сердца, при котором зубцы Р во втором и в третьем отведениях отрицательны и находятся перед неменяющимися комплексами QRS.
- Желудочковый характер ритма сердца, при котором наблюдается деформация комплексов QRS и потеря связи между QRS (комплекс) и зубцами Р.
Проводимость сердца определяется следующим образом:
- Оцениваются измерения длины зубца-Р, длина интервала PQ и комплекса QRS. Превышение нормальной длительности интервала PQ указывает на слишком низкую скорость проведения в соответствующем сердечном проводящем отделе.
- Анализируются повороты миокарда вокруг продольной, поперечной, передней и задней осей. Для этого оценивается положение электрической оси сердца в общей плоскости, после чего устанавливается наличие поворотов сердца по той или иной оси.
- Анализируется предсердный зубец Р. Для этого производят оценку амплитуды зубра Р, измерение продолжительности зубца Р. После определяют форму и полярность зубца Р.
- Анализируется комплекс желудочков- Для этого оценивается комплекс QRS, сегмент RS-T, интервал QT, зубец Т.
Во время оценки комплекса QRS делают следующее: определяют характеристики зубцов Q, S и R, сравнивают амплитудные значения зубцов Q, S и R в аналогичном отведении и амплитудные значения зубцов R/R в различных отведениях.
На момент оценки сегмента RS-T определяют характер смещения сегмента RS-T. Смещение может быть по горизонтали, косонисходящим и косовосходящим.
На период анализа зубца Т определяют характер полярности, амплитуду и форму. Промежуток QT замеряется временем от начала комплекса QRT до конца зубца T. При оценке интервала QT делают следующее: анализируют интервал от начальной точки QRS-комплекса до конечной точки зубца-Т. Для вычисления интервала QT используют формулу Беззета: интервал QT равен произведению интервала R-R и постоянного коэффициента.
Коэффициент для QT зависит от пола. Для мужчин постоянный коэффициент равен 0,37, а для женщин – 0,4.
Выносится заключение, и подводятся результаты.
В заключение ЭКГ специалист делает выводы о частоте сократительной функции миокарда и сердечной мышцы, а также об источнике возбуждения и о характере сердечного ритма и другие показатели. Кроме того, дается пример описания и характеристики зубца Р, комплекса QRS, сегмента RS-T, интервала QT, зубца Т.
На основании заключения делается вывод о наличии у человека сердечных заболеваний или иных недугов внутренних органов.
Нормы электрокардиограммы
Таблица с результатами ЭКГ имеет наглядный вид, состоящий из строк и столбцов. В 1-омстолбце в строках перечислены: сердечный ритм, примеры частоты сокращений, интервалы QT, примеры характеристики смещения по оси, показатели зубца Р, показатели PQ, примеры показателя QRS. Одинаково проводится у взрослых, детей и беременных женщин экг, норма же различна.
Норма экг у взрослых представлена ниже:
- сердечный ритм у здорового взрослого человека: синусовый;
- показатель зубца Р у здорового взрослого человека: 0,1;
- частота сокращений сердечной мышцы у здорового взрослого человека: 60 ударов в минуту;
- показатель QRS у здорового взрослого человека: от 0,06 до 0,1;
- показатель QT у здорового взрослого человека: 0,4 или меньше;
- показатель RR у здорового взрослого человека: 0,6.
В случае наблюдения у взрослого человека отклонений от нормы, делается вывод о наличии заболевания.
Норма показателей кардиограммы у детей представлена ниже:
- сердечный ритм у здорового взрослого ребенка: синусовый;
- показатель зубца Р у здорового ребенка: 0,1 или менее;
- частота сокращений сердечной мышцы у здорового ребенка: 110 или менее ударов в минуту у детей до 3 лет, 100 или менее ударов в минуту у детей до 5 лет, не более 90 ударов в минуту у детей в подростковом возрасте;
- показатель QRS у всех детей: от 0,06 до 0,1;
- показатель QT у всех детей: 0,4 или меньше;
- показатель PQ у всех детей: если ребенку меньше 14 лет, то пример показателя PQ равен 0,16, если ребенку от 14 до 17 лет, то показатель PQ составляет 0,18, после 17 лет нормальный показатель PQ равен 0,2.
Если у детей при расшифровке ЭКГ обнаружились какие-либо отклонения от нормы, то не следует сразу же приступать к лечению. Некоторые нарушения в работе сердца проходят у детей с возрастом.
Но у детей заболевания сердца могут быть и врожденными. Определить, будет ли у родившегося ребенка сердечная патология, можно еще на стадии развития плода. С этой целью делают электрокардиографию женщинам в период беременности.
Норма показателей электрокардиограммы у женщин в период беременности представлена ниже:
- сердечный ритм у здорового взрослого ребенка: синусовый;
- показатель зубца Р у всех здоровых женщин в период беременности: 0,1 или менее;
- частота сокращений сердечной мышцы у всех здоровых женщин в период беременности: 110 или менее ударов в минуту у детей до 3 лет, 100 или менее ударов в минуту у детей до 5 лет, не более 90 ударов в минуту у детей в подростковом возрасте;
- показатель QRS у всех будущих матерей в период беременности: от 0,06 до 0,1;
- показатель QT у всех будущих матерей в период беременности: 0,4 или меньше;
- показатель PQ у всех будущих матерей в период беременности: 0,2.
Стоит отметить, что в разные периоды беременности показатели ЭКГ могут несколько отличаться. Кроме того, нужно отметить, что проведение ЭКГ в период беременности безопасно и для женщины, и для развивающегося плода.
Дополнительно
Стоит сказать о том, что при определенных обстоятельствах электрокардиография может дать неточную картину состояния здоровья человека.
Если, к примеру, человек перед ЭКГ подверг себя тяжелым физическим нагрузкам, то при расшифровке кардиограммы может выявиться ошибочная картина.
Объясняется это тем, что во время физических нагрузок сердце начинает работать иначе, чем в состоянии покоя. Во время физических нагрузок учащается сердцебиение, могут наблюдаться некоторые изменения в ритме миокарда, чего не наблюдается в покое.
Стоит отметить, что на работе миокарда сказываются не только нагрузки физические, но и нагрузки эмоциональные. Эмоциональные нагрузки, как и нагрузки физические, нарушают нормальный ход работы миокарда.
В состоянии покоя нормализуется сердечный ритм, выравнивается сердцебиение, поэтому перед электрокардиографией необходимо находиться в состоянии покоя не менее 15 минут.
cardiologiya.com
Расшифровка кардиограммы (ЭКГ) сердца для чайников: нормы в таблице
Электрокардиограмма сердца является основным диагностическим исследованием, позволяющим сделать выводы о работе органа, наличии или отсутствии патологий и степени их тяжести. Расшифровка ЭКГ сердца проводится врачом-кардиологом, который видит не только кривые на бумаге, но и может визуально оценить состояние пациента, проанализировать его жалобы.
Показатели, собранные все вместе, помогают поставить правильный диагноз. Без постановки точного диагноза невозможно назначить эффективное лечение, поэтому врачи особенно тщательно изучают результаты ЭКГ пациента.
Краткие сведения о процедуре ЭКГ
Электрокардиография исследует электрические токи, возникающие при работе сердца человека. Этот метод достаточно прост и доступен – это основные преимущества диагностической процедуры, которая проводится врачами довольно давно и в отношении интерпретации результатов медиками накоплен достаточный практический опыт.
Кардиограмма сердца была разработана и внедрена в ее современном виде в начале ХХ века голландским ученым Эйнтховеном. Терминология, разработанная физиологом, применяется и до нынешнего времени. Это в очередной раз доказывает, что ЭКГ – актуальное и востребованное исследование, показатели которого чрезвычайно важны для диагностики патологий сердца.
Значение кардиограммы
Электрокардиограмма чрезвычайно важна, поскольку ее правильное прочтение позволяет обнаружить серьезнейшие патологии, от своевременности диагностирования которых зависит жизнь пациента. Проводится кардиограмма и у взрослых, и у детей.
При получении результатов врач-кардиолог может оценить частоту сокращений сердца, наличие аритмии, патологии метаболизма в миокарде, нарушение электрической проводимости, патологии миокарда, локализацию электрической оси, физиологическое состояние главного человеческого органа. В ряде случаев кардиограмма может подтверждать другие соматические патологии, которые косвенным образом связаны с сердечной деятельностью.
Важно! Врачи рекомендуют делать кардиограмму в том случае, если пациент ощущает явные изменения сердечного ритма, страдает внезапной одышкой, слабостью, у него появились обмороки. Необходимо делать кардиограмму при первичных болях в сердце, а также тем пациентам, у которых уже диагностированы отклонения в работе органа, наблюдаются шумы.
Электрокардиограмма является стандартной процедурой при прохождении медкомиссии, у спортсменов при диспансеризации, у беременных, перед оперативными вмешательствами. Диагностическое значение имеет ЭКГ с нагрузкой и без нее. Делают кардиограмму при патологиях эндокринной и нервной систем, при повышении липидного уровня. С целью профилактики рекомендовано делать диагностику сердца всем пациентам, которые достигли сорока пяти лет – это поможет выявить ненормальные показатели работы органа, диагностировать патологию и начать терапию.
Что представляют собой результаты исследования?
Результаты исследования для чайников будут абсолютно не понятны, поэтому прочитать кардиограмму сердца самостоятельно нельзя. Врач получает из электрокардиографа длинную миллиметровую бумагу с нанесенными на ней кривыми. Каждый график отражает электрод, прикрепленный к телу больного в определенной точке.
Помимо графиков, аппараты могут выдавать и другую информацию, например, основные параметры, норму того или иного показатели. Предварительный диагноз генерируется автоматически, поэтому врачу необходимо самостоятельно изучать результаты и лишь учитывать то, что выдает аппарат в плане возможного заболевания. Данные можно записывать не только на бумагу, но и на электронный носитель, а также в память аппарата.
Интересно! Разновидностью ЭКГ является холтеровский мониторинг. Если кардиограмма снимается в клинике за несколько минут в лежачем положении пациента, то при холтеровском мониторинге больной получает портативный датчик, который он крепит к своему телу. Носить датчик необходимо полные сутки, после чего врач считывает результаты. Особенность такого мониторинга состоит в динамическом исследовании сердечной деятельности в различных состояниях. Это позволяет получить более полную картину состояния здоровья пациента.
Расшифровка результатов исследования: основные аспекты
Кривые на миллиметровой бумаге представлены изолинией – прямой чертой, что означает отсутствие импульсов в данный момент. Отклонения вверх или вниз от изолинии называются зубцами. В одном полном цикле сердечного сокращения заложено шесть зубцов, которым присвоены стандартные буквы латинского алфавита. Такие зубцы на кардиограмме либо направлены вверх, либо вниз. Верхние зубцы принято считать положительными, а направленные вниз — отрицательными. В норме зубцы S и Q немного провалены вниз от изолинии, а зубец R представляет собой пику, восходящую вверх.
Каждый зубец – это не просто рисунок с буквой, за ним кроется определенная фаза работы сердца. Расшифровать кардиограмму можно, если знать, какие зубцы что означают. Например, зубец Р демонстрирует тот момент, когда расслаблены предсердия, R говорит о возбуждении желудочков, а Т – об их расслаблении. Врачи берут во внимание расстояния между зубцами, что тоже имеет свое диагностическое значение, а при необходимости исследуются целые группы PQ, QRS, ST. Каждое значение исследования говорит об определенной характеристике органа.
Например, при неодинаковом расстоянии между зубцами R врачи говорят об экстрасистолии, мерцательной аритмии, слабости синусового узла. Если повышен и утолщен зубец Р, то это говорит об утолщении стенок предсердий. Удлиненный интервал PQ свидетельствует об артриовентикулярной блокаде, а расширение QRS наталкивает на мысль о гипертрофии желудочков, блокаде пучка Гиса. При отсутствии промежутков в этом сегменте врачи подозревают фибрилляцию. Удлиненный QТ интервал говорит о серьезных нарушениях сердечного ритма, которые могут привести к летальному исходу. А если это сочетание QRS представлено в виде флажка, то врачи говорят об инфаркте миокарда.
Таблица нормальных значений и другие показатели
Для расшифровки ЭКГ есть таблица, содержащая нормы значений. Ориентируясь по ней, врачи могут увидеть отклонения. Как правило, в процессе долгой работы с кардиологическими больными врачи уже не пользуются подручной таблицей, норма у взрослых заучена ими наизусть.
ПоказательАмплитуда нормы, сQRSот 0,06 до 0,1Рот 0,07 до 0,11Qот 0,07 до 0,11Tот 0,12 до 0,28PQот 0,12 до 0,2
Кроме табличных значений врачи рассматривают и другие параметры работ сердца:
- ритмичность сердечных сокращений – при наличии аритмии, т. е. сбоев в ритмичности сокращений сердечной мышцы, разница между показателями зубцов будет составлять более десяти процентов. У людей со здоровым сердцем отмечается нормосистолия, но патологические данные заставляют врача насторожиться и искать отклонения. Исключением является синусовая аритмия в сочетании с синусовым ритмом, как часто бывает в подростковом возрасте, однако у взрослых людей синусовый ритм с отклонениями говорит о начале развития патологии. Яркий пример отклонений – экстрасистолия, проявляющаяся при наличии дополнительных сокращений. Она возникает при пороках развития сердца, воспалении миокарда, ишемии,
- частота сердечных сокращений – наиболее доступный параметр, его можно оценить и самостоятельно. В норме за одну минуту должно быть от 60 до 80 полных циклов работы сердца. При учащенном цикле более 80 ударов говорят о тахикардии, а вот менее 60 – это брадикардия. Показатель больше иллюстративный, поскольку не все тяжелые патологии дают брадикардию или тахикардию, а в одиночных случаях такие явления покажет и ЭКГ здорового человека, если он нервничает при проведении электрокардиографии.

Типы сердечного ритма
Электрокардиограмма показывает еще один важный параметр – тип сердечного ритма. Он означает место, откуда распространяется сигнал, побуждающий сердце сокращаться.
Ритмов бывает несколько – синусовый, предсердный, желудочковый и атриовентрикулярный. Нормой является синусовый ритм, а если импульс возникает в других местах, то это считается отклонением.
Предсердный ритм на ЭКГ – это нервный импульс, возникающий в предсердиях. Клетки предсердия провоцируют появление эктопических ритмов. Возникает такая ситуация при нарушении работы синусового узла, который должен продуцировать эти ритмы самостоятельно, а теперь за него это делают предсердные центры иннервации. Непосредственная причина этого отклонения – гипертоническая болезнь, слабость синусового узла, ишемические нарушения, некоторые эндокринные патологии. При такой ЭКГ регистрируются неспецифические изменения ST-T. В отдельных случаях предсердный ритм наблюдается и у здоровых людей.
Атриовентрикулярный ритм возникает в одноименном узле. Частота пульса при таком типе ритма падает ниже 60 уд/мин, что свидетельствует о брадикардии. Причины атриовентрикулярного ритма – слабый синусовый узел, прием некоторых медикаментов, блокада АВ-узла. Если при атриовентрикулярном ритме встречается тахикардия, это является свидетельством ранее перенесенного инфаркта, ревматических изменений, появляется такое отклонение после оперативных вмешательств на сердце.

Желудочковый ритм является самой тяжелой патологией. Импульс, исходящий из желудочков, чрезвычайно слаб, сокращения нередко падают ниже сорока ударов. Такой ритм встречается при инфаркте, недостаточности кровообращения, кардиосклерозе, пороках сердца, в преадгональном состоянии.
Расшифровывая анализ, врачи обращают внимание на электрическую ось. Она отражается в градусах и демонстрирует направление идущих импульсов. Норма для этого показателя – 30-70 градусов при наклоне к вертикали. Отклонения от нормы позволяют заподозрить внутрисердечные блокады или гипертоническую болезнь.
При расшифровке ЭКГ выдаются терминологические заключения, которые также демонстрируют норму или патологию. Плохая ЭКГ или результат без патологии – покажут в комплексе все показатели работы сердца. Атриовентрикулярная блокада будет отражена в виде удлиненного интервала PQ. Такое отклонение в первой степени не грозит жизни пациента. А вот при третьей степени патологии есть риск внезапной остановки сердца, поскольку предсердия и желудочки работают в своем несочетаемом ритме.
Если в заключении есть слово «эктопический ритм», это значит, что иннервация происходит не из синусового узла. Состояние является как вариантом нормы, так и тяжелым отклонением вследствие сердечных патологий, приема лекарственных препаратов и т.д.
Если кардиограмма показывает неспецифические изменения ST-T, то такая ситуация требует дополнительной диагностики. Причиной отклонения могут стать метаболические нарушения, дисбаланс основных электролитов или эндокринные дисфункции. Высокий зубец Т может говорить о гипокалиемии, но также является и вариантом нормы.

При некоторых патологиях сердца заключение покажет низкий вольтаж – токи, исходящие от сердца, настолько слабы, что регистрируются ниже нормы. Низкая электрическая активность бывает из-за перикардита или других сердечных патологий.
Важно! Пограничная ЭКГ сердца говорит об отклонении некоторых параметров от нормы. Этот вывод генерируется системой электрокардиографа и вовсе не означает тяжелых нарушений. При получении таких данных пациентам не стоит расстраиваться – достаточно лишь пройти дополнительное обследование, выявить причину нарушений и пролечить основное заболевание.
Инфаркт миокарда на ЭКГ
ЭКГ при инфаркте миокарда регистрирует чрезвычайно важные диагностические данные, по которым можно не только поставить диагноз инфаркт, но и определить степень тяжести нарушений. Проявление патологии на ЭКГ будет заметно уже при начинающихся симптомах криза. На миллиметровой ленте будет отсутствовать зубец R – это один из ведущих признаков инфаркта миокарда.
Второй явный признак – регистрация ненормального зубца Q, время возбуждения которого не более 0,03 с. Патологический зубец Q возникает в тех отведениях, где ранее он не регистрировался. Также об инфаркте свидетельствует аномальное смещение участка S-T ниже изолинии, который называют кошачья спинка из-за характерных извилистых линий, отрицательный зубец Т. На основании данных кардиограммы врачи ставят диагноз и назначают лечение.
Значение ЭКГ чрезвычайно важно для людей, страдающих сердечными патологиями. Основные данные, полученные в ходе расшифровки ЭКГ сердца, позволяют врачу уже на раннем этапе заподозрить патологию работу сердца. С учетом того, что орган иннервируется самостоятельно и не зависит от других показателей, то именно регистрация электрических импульсов будет иметь определяющее диагностическое значение.
Расшифровка кардиограммы: норма и патологии СуперЕДА для сердца. Продукты-помощники Норма ЭКГ. Все интервалы и зубцы: p, QRS, T, PR, ST
Загрузка…kardiobit.ru


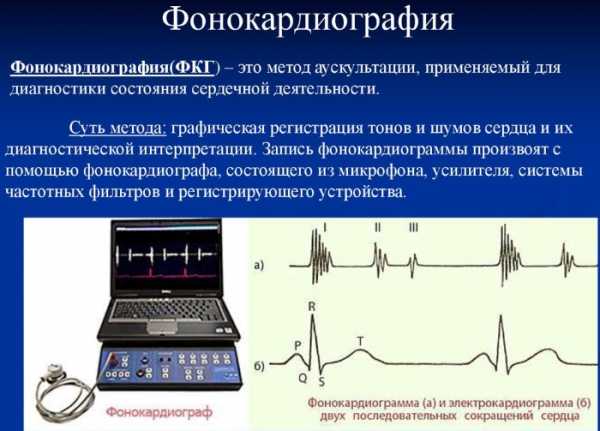 Данным методом пользуются при диагностике порока сердца.
Данным методом пользуются при диагностике порока сердца.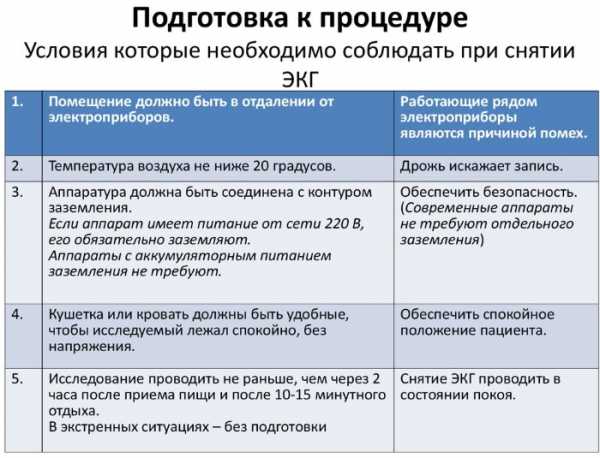
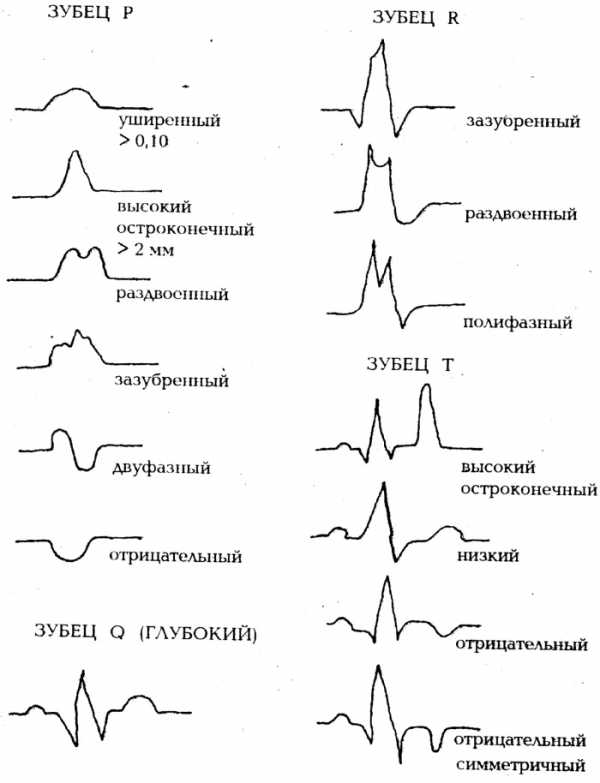
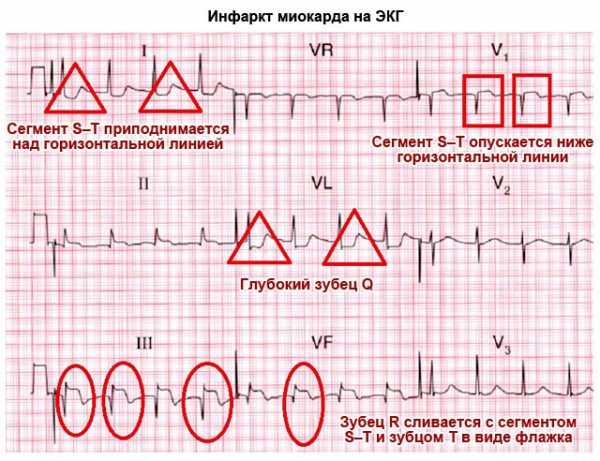

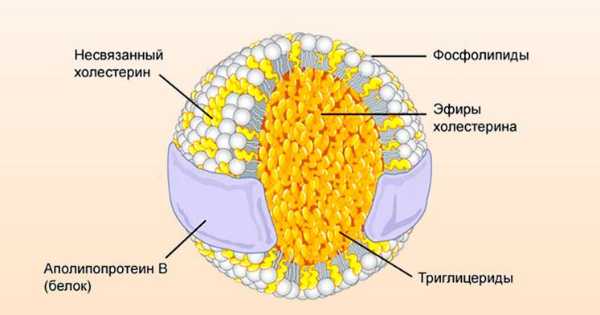
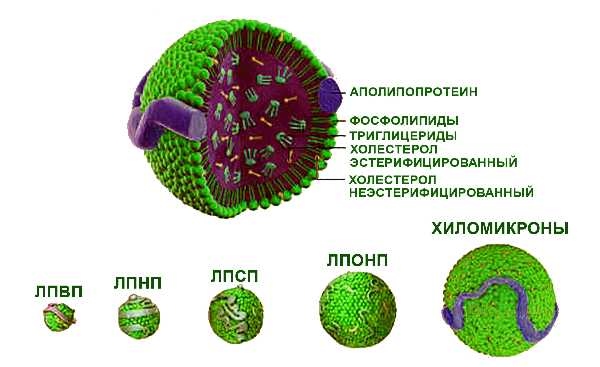
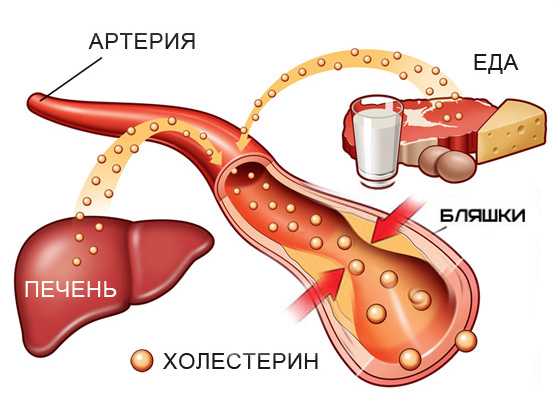
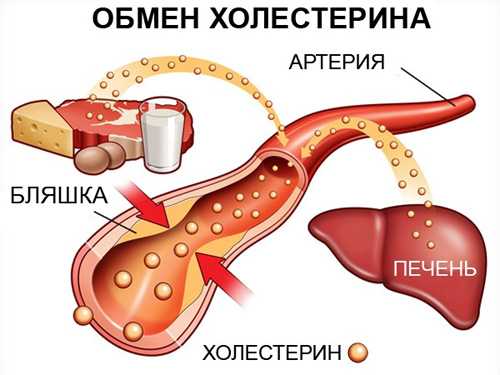

 Так как липопротеиды разносятся кровью, основной их путь передвижения – это крупные и средние по размеру артерии и сосуды. Именно здесь, в сосудистом русле, и развиваются неблагоприятные задержки «плохого» холестерина и его избыточные накопления. Это происходит по причине несбалансированности уровня концентрации в крови двух липопротеидов.
Так как липопротеиды разносятся кровью, основной их путь передвижения – это крупные и средние по размеру артерии и сосуды. Именно здесь, в сосудистом русле, и развиваются неблагоприятные задержки «плохого» холестерина и его избыточные накопления. Это происходит по причине несбалансированности уровня концентрации в крови двух липопротеидов.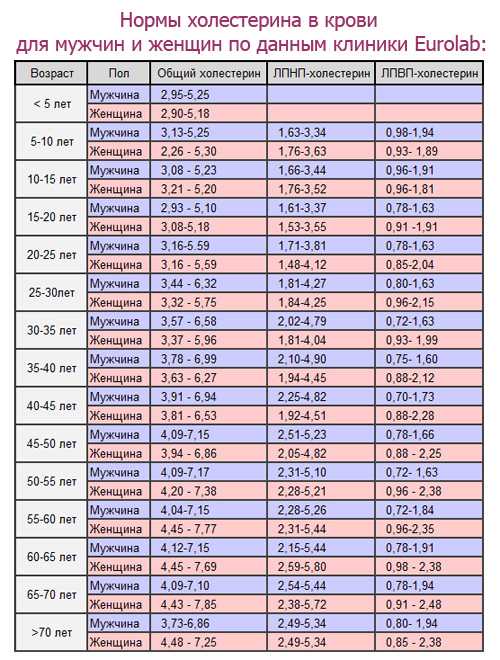 Чтобы не допустить и не запустить формирование атеросклеротических бляшек в крупных сосудах, а ведь именно они способствуют образованию тромбов и критическому нарушению кровообращения с появлением инфаркта и инсульта, каждый человек должен следить за показателями собственного холестерина. Особенно важно сдавать анализы на липопротеиды (хотя бы 2 раза в год) мужчинам после 40 лет, а женщинам – с наступлением климакса, даже если они хорошо себя чувствуют. Риск развития опасных патологий крупных магистральных сосудов, виной которым становится именно высокий холестерин, присутствует у следующей категории лиц:
Чтобы не допустить и не запустить формирование атеросклеротических бляшек в крупных сосудах, а ведь именно они способствуют образованию тромбов и критическому нарушению кровообращения с появлением инфаркта и инсульта, каждый человек должен следить за показателями собственного холестерина. Особенно важно сдавать анализы на липопротеиды (хотя бы 2 раза в год) мужчинам после 40 лет, а женщинам – с наступлением климакса, даже если они хорошо себя чувствуют. Риск развития опасных патологий крупных магистральных сосудов, виной которым становится именно высокий холестерин, присутствует у следующей категории лиц: Таблица холестерина в крови по возрасту
Таблица холестерина в крови по возрасту У каждого из трех показателей существует свой допустимый интервал нормальных значений, как для женщин, так и мужчин. Обратите внимание, что именно интервал, а не определенная цифра. Если при обследовании в анализе стоит показатель, который входит в промежуток между минимальным и максимальным значением, значит, уровень холестерина находится в пределах нормы. Ниже рассмотрим допустимую концентрацию каждого вида липопротеидов в крови. Стоит отметить, что у мужчин уровень холестерина в трех характеристиках будет несколько отличаться от женских показателей.
У каждого из трех показателей существует свой допустимый интервал нормальных значений, как для женщин, так и мужчин. Обратите внимание, что именно интервал, а не определенная цифра. Если при обследовании в анализе стоит показатель, который входит в промежуток между минимальным и максимальным значением, значит, уровень холестерина находится в пределах нормы. Ниже рассмотрим допустимую концентрацию каждого вида липопротеидов в крови. Стоит отметить, что у мужчин уровень холестерина в трех характеристиках будет несколько отличаться от женских показателей.
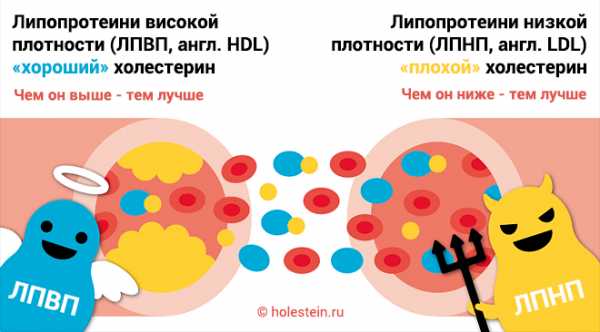










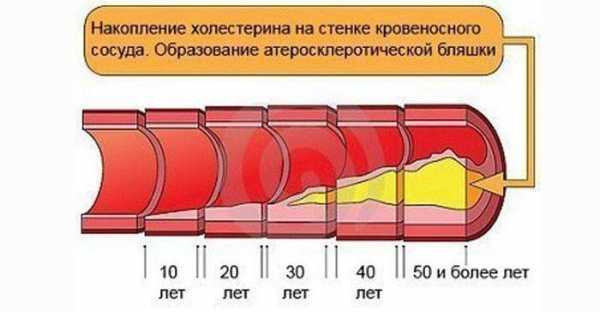

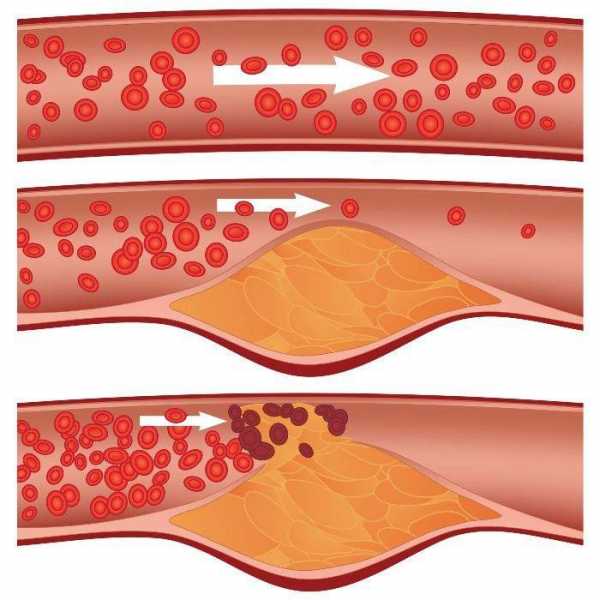




 Как снизить уровень холестерина в крови Продукты снижающие холестерин
Как снизить уровень холестерина в крови Продукты снижающие холестерин







 Если уровень лейкоцитов повышен, то это может быть вызвано следующими заболеваниями:
Если уровень лейкоцитов повышен, то это может быть вызвано следующими заболеваниями:
 Аппарат исследования крови
Аппарат исследования крови Таблица показателей нормы лейкоцитарной формулы
Таблица показателей нормы лейкоцитарной формулы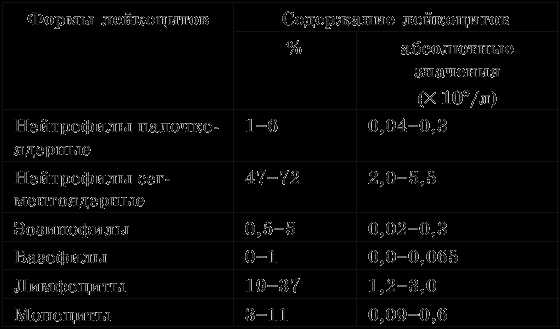 Таблица допустимой нормы лейкоцитов в анализе крови
Таблица допустимой нормы лейкоцитов в анализе крови

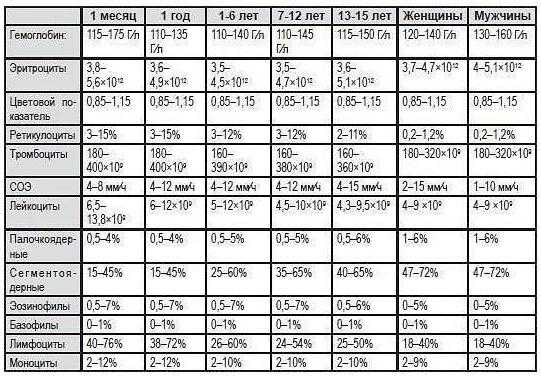 В соответствии с расшифровкой анализа крови на WBC у взрослых, лейкоцитоз свидетельствует о наличии одного из следующих заболеваний:
В соответствии с расшифровкой анализа крови на WBC у взрослых, лейкоцитоз свидетельствует о наличии одного из следующих заболеваний:








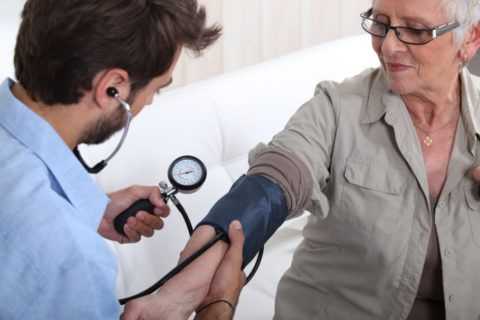

 днако, поводов для серьезного беспокойства нет, в период вынашивания ребенка ее сердце функционирует за двоих и способно выдержать такую нагрузку.
днако, поводов для серьезного беспокойства нет, в период вынашивания ребенка ее сердце функционирует за двоих и способно выдержать такую нагрузку.
 Переохлаждение или долгое пребывание на солнце, чрезмерное принятие кофеиносодержащих напитков или обильное застолье также могут повысить пульсацию. При устранении этих причин все восстановится.
Переохлаждение или долгое пребывание на солнце, чрезмерное принятие кофеиносодержащих напитков или обильное застолье также могут повысить пульсацию. При устранении этих причин все восстановится. У женщин более частый ритм сердца, чем у противоположного пола. Это обусловлено тем, что дамы более низкорослые, чем мужчины, поэтому их система кровообращения короче, что позволяет крови проходить круг за более короткий промежуток времени.
У женщин более частый ритм сердца, чем у противоположного пола. Это обусловлено тем, что дамы более низкорослые, чем мужчины, поэтому их система кровообращения короче, что позволяет крови проходить круг за более короткий промежуток времени. Какой пульс считается нормальным у женщин 40 лет? Многие зрелые женщины отмечают, что перейдя сороковую отметку, их организм замедляет свои обороты и начинает потихоньку стареть.
Какой пульс считается нормальным у женщин 40 лет? Многие зрелые женщины отмечают, что перейдя сороковую отметку, их организм замедляет свои обороты и начинает потихоньку стареть. После наступления менопаузы женщинам необходимо чаще проверять здоровье, чтобы исключить или же вовремя заметить болезнь.
После наступления менопаузы женщинам необходимо чаще проверять здоровье, чтобы исключить или же вовремя заметить болезнь.

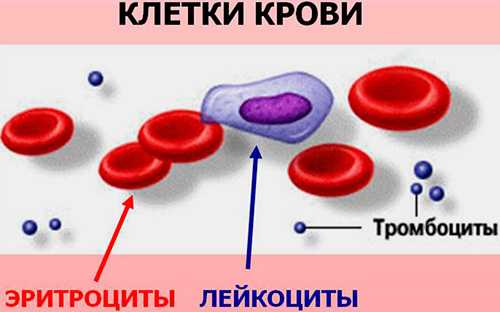
 Всем знакома ситуация, когда человек приходит в поликлинику с недомоганием. Он жалуется на насморк, боль в горле и слабость, но при этом вид у него цветущий, а температура соответствует нормальному уровню. Разрешит конфликт все тот же вышеупомянутый анализ. Увеличение уровня лейкоцитов и СОЭ в крови окончательно убедят врача в правдивости слов пациента. Все заболевания инфекционно-воспалительного характера сопровождаются увеличением скорости оседания эритроцитов: пневмония, туберкулез, пиелонефрит.
Всем знакома ситуация, когда человек приходит в поликлинику с недомоганием. Он жалуется на насморк, боль в горле и слабость, но при этом вид у него цветущий, а температура соответствует нормальному уровню. Разрешит конфликт все тот же вышеупомянутый анализ. Увеличение уровня лейкоцитов и СОЭ в крови окончательно убедят врача в правдивости слов пациента. Все заболевания инфекционно-воспалительного характера сопровождаются увеличением скорости оседания эритроцитов: пневмония, туберкулез, пиелонефрит. Результаты анализа крови очень информативны. Наряду с данными о содержании лейкоцитов, тромбоцитов они дают информацию и о том, какова скорость оседания эритроцитов (СОЭ). СОЭ является неспецифическим лабораторным показателем крови. Он отображает, в какой пропорции находятся между собой фракции белков плазмы. Его отклонение от нормы – это косвенный признак происходящего на момент сдачи крови воспалительного процесса или же патологических изменений.
Результаты анализа крови очень информативны. Наряду с данными о содержании лейкоцитов, тромбоцитов они дают информацию и о том, какова скорость оседания эритроцитов (СОЭ). СОЭ является неспецифическим лабораторным показателем крови. Он отображает, в какой пропорции находятся между собой фракции белков плазмы. Его отклонение от нормы – это косвенный признак происходящего на момент сдачи крови воспалительного процесса или же патологических изменений.
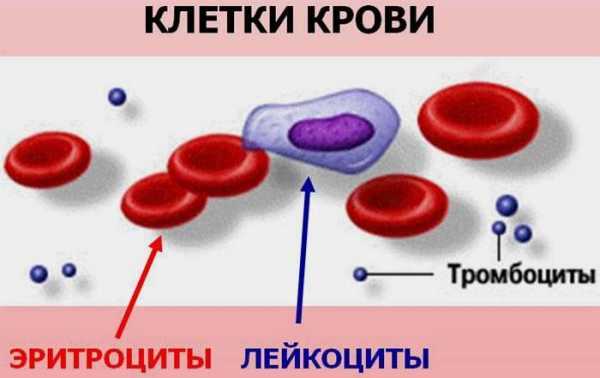


 Анализ, измеряющий скорость оседания эритроцитов в крови человека, является самым дешёвым и простым исследованием, которое врачи назначают для диагностирования острых реакций на воспаление. Расшифровка СОЭ позволяет узнать, с какой скоростью осядут эритроциты на дно пробирки под действием силы тяжести в течение одного часа в нормальных условиях (при отсутствии вибраций и комнатной температуре). Поскольку исследованию для определения скорости оседания эритроцитов поддается кровь, определить значения этого показателя по моче нельзя.
Анализ, измеряющий скорость оседания эритроцитов в крови человека, является самым дешёвым и простым исследованием, которое врачи назначают для диагностирования острых реакций на воспаление. Расшифровка СОЭ позволяет узнать, с какой скоростью осядут эритроциты на дно пробирки под действием силы тяжести в течение одного часа в нормальных условиях (при отсутствии вибраций и комнатной температуре). Поскольку исследованию для определения скорости оседания эритроцитов поддается кровь, определить значения этого показателя по моче нельзя.
 Распечатка клинического анализа крови
Распечатка клинического анализа крови


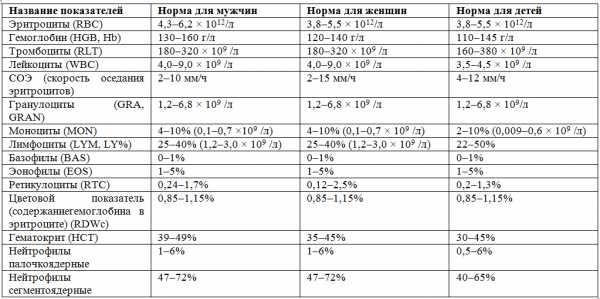





 ОАК, или общий анализ крови – самое часто назначаемое лабораторное исследование
ОАК, или общий анализ крови – самое часто назначаемое лабораторное исследование


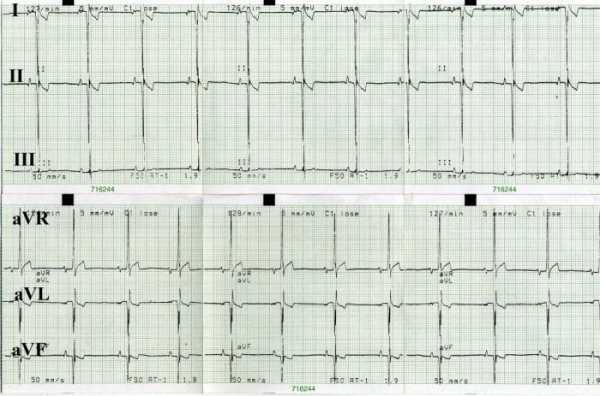





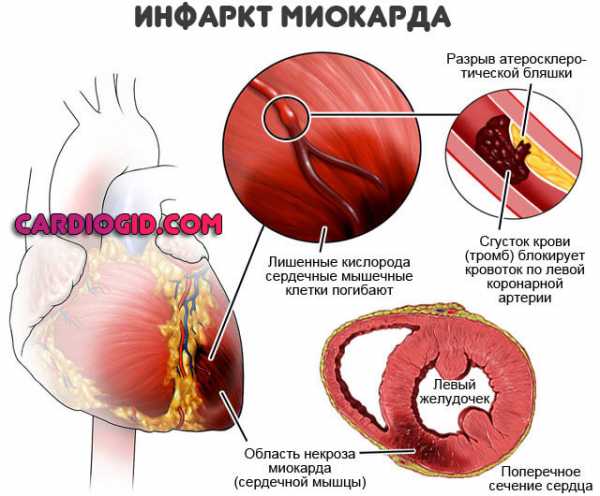
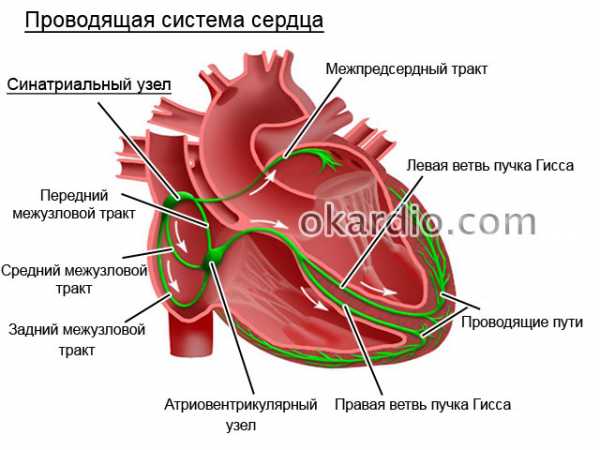 Проводящая система сердца, по которой передается возбуждение, с ее главным центром – синатриальным узлом
Проводящая система сердца, по которой передается возбуждение, с ее главным центром – синатриальным узлом Вид электрокардиограммы при брадикардии
Вид электрокардиограммы при брадикардии Применение некоторых лекарственных средств (например, дигоксина) может привести к брадикардии (низкому пульсу)
Применение некоторых лекарственных средств (например, дигоксина) может привести к брадикардии (низкому пульсу) Обморок – один из возможных симптомов брадикардии
Обморок – один из возможных симптомов брадикардии Для проведения электрофизического исследования миокарда вводят специальные электроды-катетеры. С помощью них проверяют проводящую систему сердца
Для проведения электрофизического исследования миокарда вводят специальные электроды-катетеры. С помощью них проверяют проводящую систему сердца При нарушении работы главного проводящего узла сердца – синатриального, эффективным лечением является установка кардиостимулятора
При нарушении работы главного проводящего узла сердца – синатриального, эффективным лечением является установка кардиостимулятора


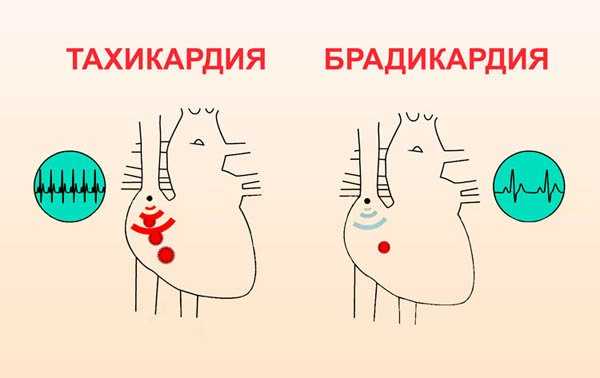


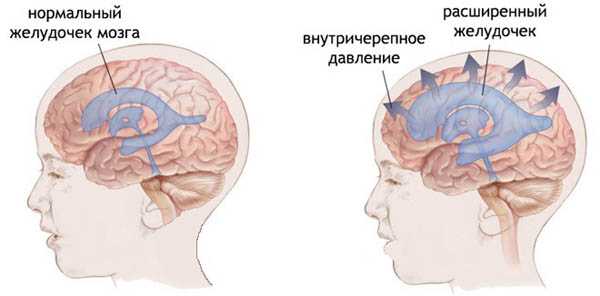



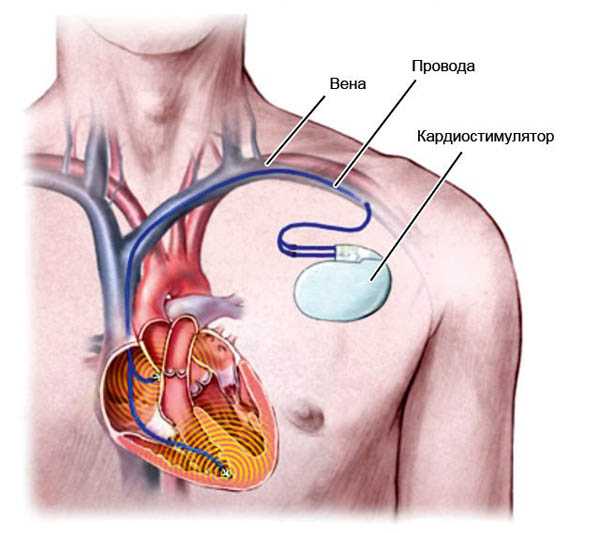








 Стабилизировать низкий пульс при давлении в норме поможет таблетка “Цитрамона”.
Стабилизировать низкий пульс при давлении в норме поможет таблетка “Цитрамона”.

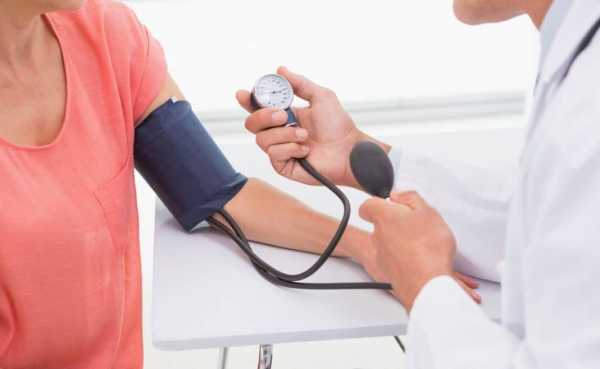



 Показатель оптимального АД 120/80
Показатель оптимального АД 120/80 Таблица с нормами пульса по возрастам.
Таблица с нормами пульса по возрастам. Прежде чем говорить о том, каким считают в обществе нормальное артериальное давление у человека, нужно отметить непостоянство параметра с учетом разных нюансов, включая активность рассматриваемой персоны.
Прежде чем говорить о том, каким считают в обществе нормальное артериальное давление у человека, нужно отметить непостоянство параметра с учетом разных нюансов, включая активность рассматриваемой персоны. Говоря о том, каким должно быть кровяное давление у женщин и у мужчин, имеют в виду не само количество лет, а те изменения организма, которые свойственны в каждом этапе жизни, и которые влияют на уровень АД.
Говоря о том, каким должно быть кровяное давление у женщин и у мужчин, имеют в виду не само количество лет, а те изменения организма, которые свойственны в каждом этапе жизни, и которые влияют на уровень АД.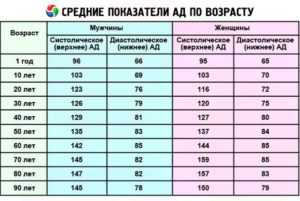
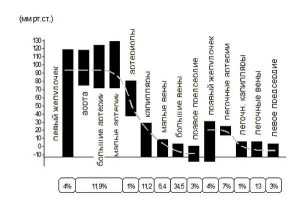
 Густота крови – один из факторов, влияющих на показатели АД
Густота крови – один из факторов, влияющих на показатели АД Пассивный образ жизни – один из факторов, влияющих на показатели АД
Пассивный образ жизни – один из факторов, влияющих на показатели АД У взрослых женщин частые скачки давления
У взрослых женщин частые скачки давления
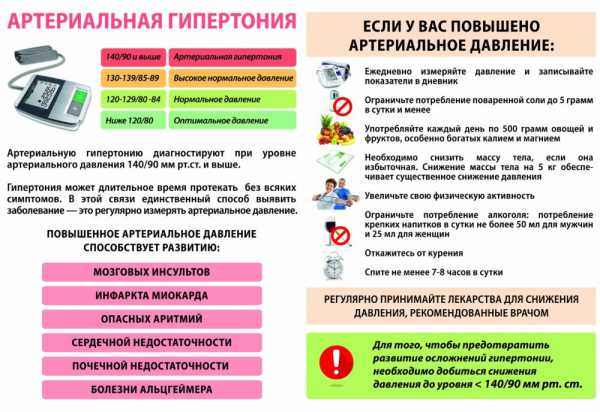


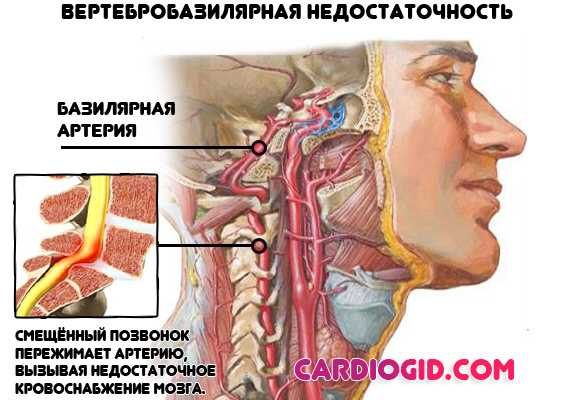
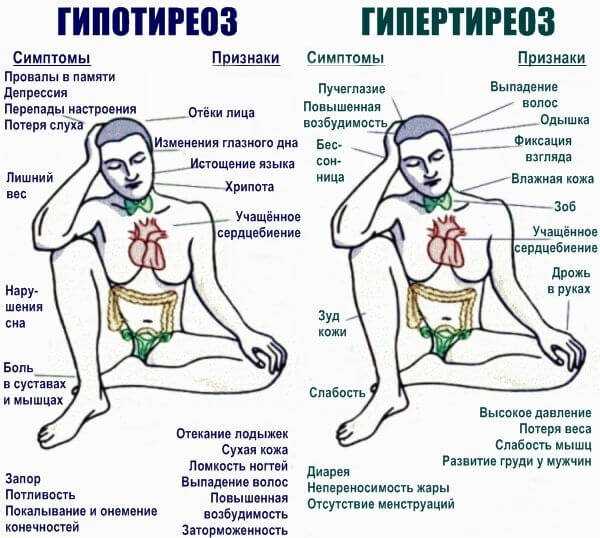
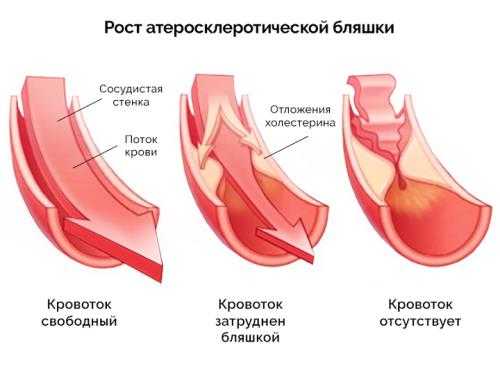
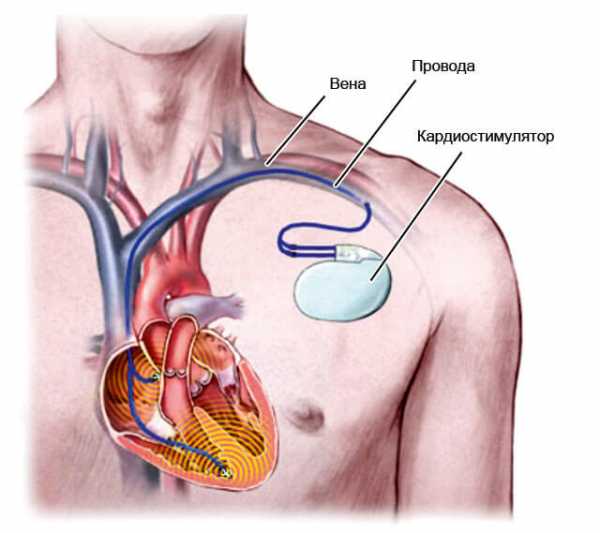
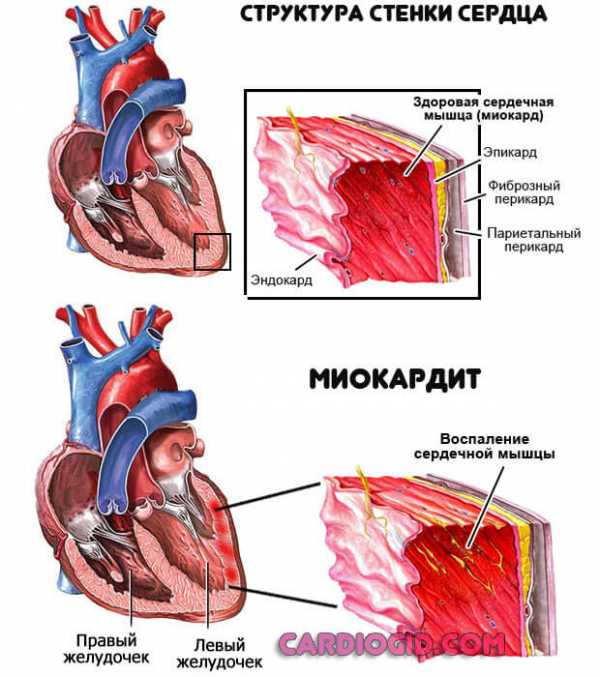
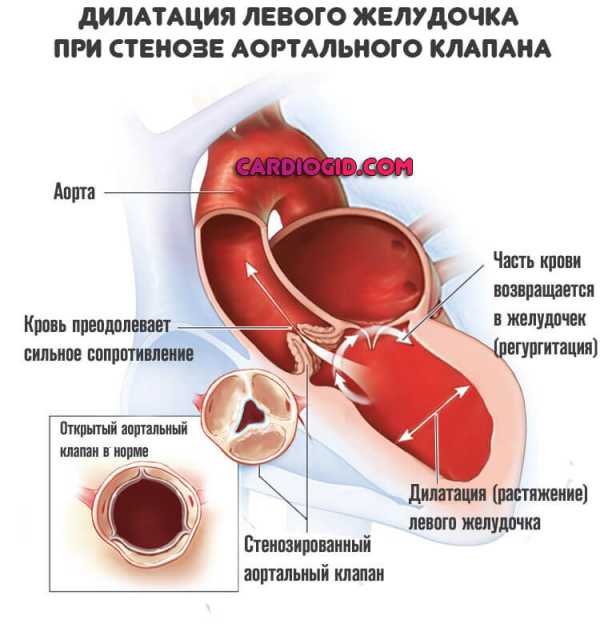
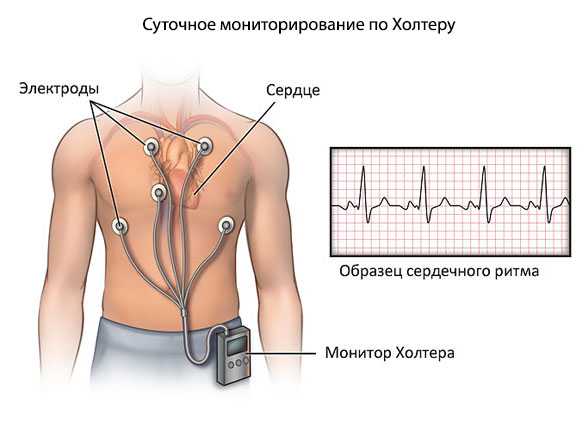
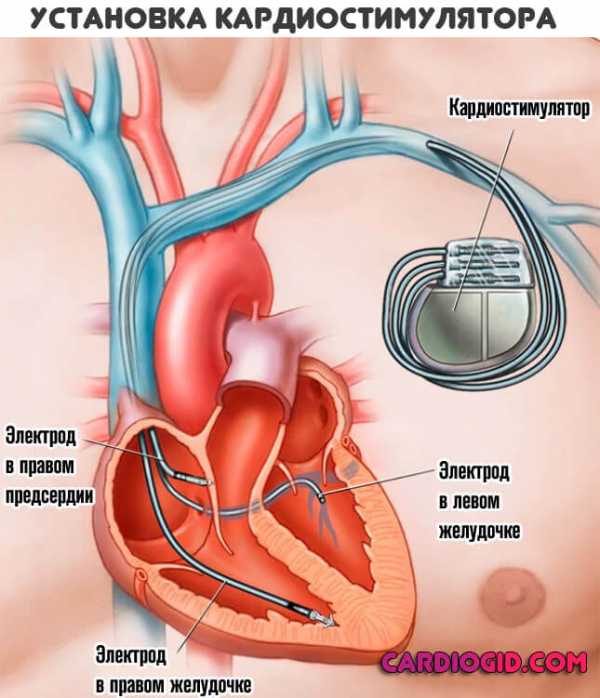
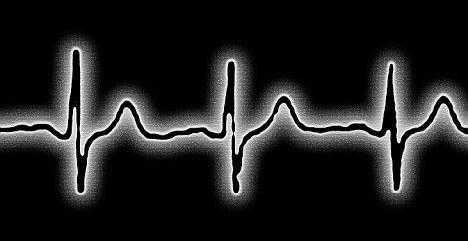


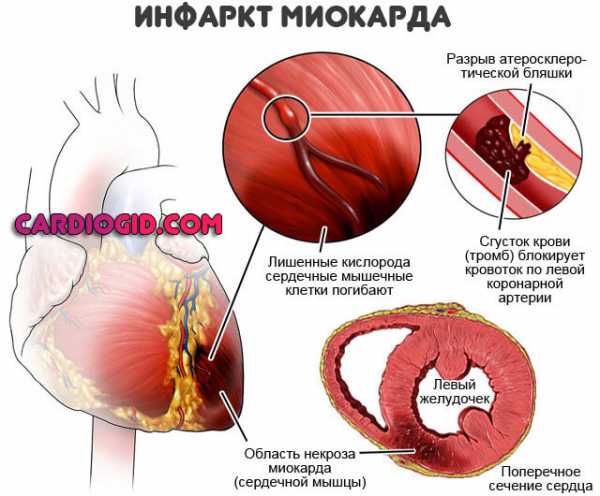
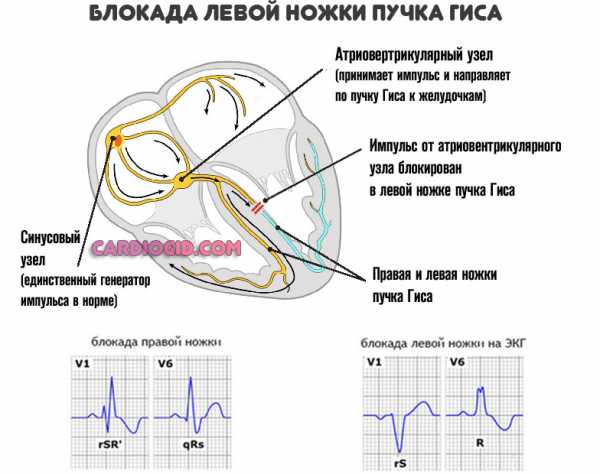
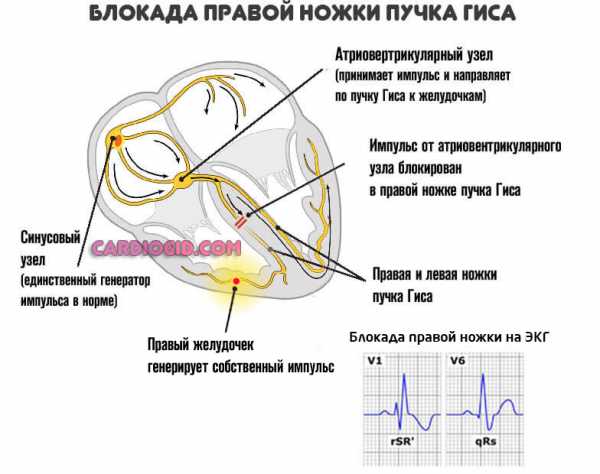
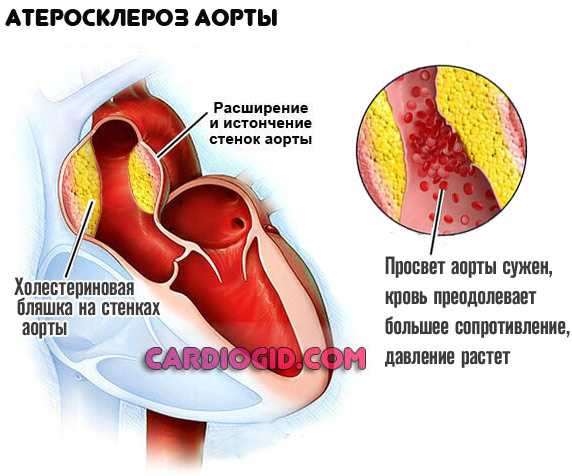
 5) Сильно надавить на ямку на сгибе левой руки там, где кисть переходит в предплечье, и, зажав это место, подержать около минуты.
5) Сильно надавить на ямку на сгибе левой руки там, где кисть переходит в предплечье, и, зажав это место, подержать около минуты. привычный препарат.
привычный препарат.