Эозинофилы 7 у взрослого — что это значит
В анализе крови эозинофилы 7 – что это значит? Эозинофилы – это разновидность лейкоцитов, которые способны окрашиваться кислым пигментом, имеющим название эозин. Данные компоненты крови, которые имеют сегментоядерную форму, могут проникать через стенки сосудов, а также передвигаться внутри основания тканей. Это делается для того, чтобы быстро направиться к месту воспаления и уничтожить опасные бактерии или же предотвратить травму. Увеличение количества эозинофилов в крови является тревожным признаком, свидетельствующим о развитии аллергии или атаке организма паразитами. Образуются эозинофилы в костном мозге сразу после попадания в организм чужеродного белка. Определить их количество можно при помощи стандартного исследования крови.
Норма элемента в организме
Уровень компонентов можно легко определить при помощи цитометрии с применением специального лазера. Для взрослых норма данного компонента крови составляет 1-5% от всего уровня лейкоцитов и является одинаковой для каждого человека.
Иногда показателем эозинофилов может быть число данных клеток, находящихся в одном мл крови. В этом случае их количество должно составлять около 120-350 единиц. Стоит знать, что уровень эозинофилов способен колебаться на протяжении суток, что объясняется изменениями функциональности надпочечников. Если в утреннее время их количество на 15% превышает нормальные показатели, то в вечернее время данный показатель превышает 30%.
У детей уровень эозинофилов в процессе роста изменяется несильно:
| Возраст | Количество эозинофилов в % |
| Первые 2 недели жизни | 1-6 |
| 15 дней – 1 год | 1-5 |
| 1,5-2года | 1-7 |
| 2-5 лет | 1-6 |
| Дети старше 5 лет | 1-5 |
Выделяются следующие этапы повышения клеток:
- легкое – уровень эозинофилов повышается на 10%;
- умеренное – количество увеличивается на 20%;
- высокое – число эозинофилов выше более чем на 20%.
Если у пациента наблюдается постоянное повышение данных клеток, это гласит о наличии в организме глистов, аллергии, а иногда и лейкоза.
Причины увеличения элементов и их диагностика
Чтобы правильно определить количество эозинофилов у пациента, ему следует:
- Сдать ОАК, при помощи которого можно определить количество эозинофилов.
- Сделать биохимическое исследование, при котором врач должен обратить особое внимание на печеночные ферменты и белки.
- Выполнить рентген легких и бронхоскопию.
- Сдать кал на наличие яиц глистов.
Если количество элемента сильно превышено, выделяются следующие причины данного явления:
- глистные инвазии;
- болезни крови;
- патологии кожи;
- болезни легких;
- аллергические заболевания;
- злокачественные новообразования;
- ревматические болезни;
- аутоиммунные болезни;
- иммунодефицитные состояния;
- патологии ЖКТ;
- цирроз;
- гипоксия;
- недостаток магния у человека;
- прием определенных лечебных составов.
В некоторых случаях повышение эозинофилов сопровождается признаками анемии, при которых снижается уровень гемоглобина и эритроцитов.
Симптомы повышенного количества эозинофилов
Если количество эозинофилов 7 и более, а причиной данного явления стали реактивные заболевания, то основными симптомами этого состояния являются:- анемия;
- рост печени и селезенки;
- потеря веса;
- суставная боль;
- резкое увеличение температуры тела;
- воспаление вен;
- болезни сердца.
Увеличение показателей из-за заражения глистами проявляется в виде сыпи, появлении лицевых отеков и век.
При наличии глистов в организме у больного возникают следующие симптомы:
- увеличение печени;
- общая интоксикация организма;
- отсутствие аппетита;
- тошнота;
- боль в мышцах и висках.
При распространении личинок к вышеуказанным симптомам нередко присоединяются одышка, неприятные ощущения в области грудной клетки, а также сильный кашель. Спустя некоторое время у больного отекают лицо и веки, на теле появляется зуд и учащается пульс.
Патологии ЖКТ вызывают нарушение кишечной микрофлоры, в результате чего организм не может очиститься от вредных и токсических веществ. Все это способствует возникновению рвоты, а также появлению боли в пупочной впадине. Затем у человека могут развиться диарея, судорожное состояние, а также такие симптомы гепатита, как увеличение и боль в печени.
Для того чтобы нормализовать уровень эозинофилов, необходимо поставить правильный диагноз и принять все меры к лечению данного заболевания. Только эффективная терапия позволит снизить показатели эозинофилов, так как это невозможно сделать без устранения причины, вызвавшей их повышение.
boleznikrovi.com
Норма эозинофилов в крови. причины повышения и понижения. эозинофилы повышены
Норма эозинофилов в крови. Причины повышения и понижения.
Что такое эозинофилы?
Эозинофилы – это клетки крови, образующиеся в процессе лейкопоэза из гранулоцитарного ростка кроветворения. Эозинофилы являются фагоцитирующими клетками, поглощающими иммунные комплексы антиген-антитело (в основном иммуноглобулин Е). После созревания в костном мозге, эозинофилы попадают в периферический кровоток, где циркулируют около 3-4 часов, а затем мигрируют в ткани, где функционируют 8-12 суток. В отличие от своих собратьев по гранулоцитарному ряду – нейтрофилов, эозинофилы в своем составе не содержат лизоцим и щелочную фосфатазу. Эозинофилы реагируют на хемотаксические факторы, которые выделяют тучные клетки и базофилы, а также реагируют на иммунные комплексы антиген-антитело. Эозинофилы наиболее активно проявляют свои свойства в сенсибилизированных тканях. Эозинофилы участвуют в реакциях гиперчувствительности, как замедленного, так и немедленного типа.
Норма эозинофилов в крови у взрослых и детей
Предел колебаний, 109/л
Эозинофилы, %
до 12 мес0,05-0,71-5 от 1 года до 7 лет 0,02-0,71-5
от 8 лет до 16 лет 0-0,60 -1-5
Взрослые0-0,45 – 1-5
Как видно из таблицы, в норме относительное содержание эозинофилов в крови взрослых и детей одинаково и колеблется в пределах 1-5%. В абсолютных же цифрах количество в крови эозинофилов у детей больше, чем у взрослых, и связано это с тем, что в норме содержание лейкоцитов в крови у детей больше чем у взрослых.
Эозинофилия. Причины повышения эозинофилов в крови.
Эозинофилия – это увеличение количества эозинофилов в периферической крови более 0,45×109/л у взрослых и более 0,07×109/л у детей, что может быть обусловлено стимуляцией процесса пролиферации эозинофильного ростка кроветворения под действием образовавшихся иммунных комплексов антиген-антитело и при заболеваниях, сопровождающихся аутоиммунными процессами в организме.
Увеличение эозинофилов наблюдается при следующих заболеваниях и патологических состояниях:
При заболеваниях, сопровождающихся аллергическими процессами в организме: бронхиальная астма, крапивница, сенная лихорадка, ангионевротический отек, сывороточная болезнь, лекарственная болезнь и др.
При заболеваниях, вызванных паразитами: трихинеллез, эхинококкоз, описторхоз, аскаридоз, дифиллоботриоз, лямблиоз, малярия и др.
При заболеваниях соединительной ткани и системных васкулитах: узелковый периартериит, ревматоидный артрит, склеродермия, системная красная волчанка и др.
При некоторых кожных заболеваниях: дерматит, экзема, пузырчатка, кожный лишай и др.
Заболеваниях крови, сопровождающихся пролиферацией одного или нескольких ростков кроветворения: лимфогранулематоз, эритремия, хронический миелолейкоз.
Эозинопения. Причины понижения эозинофилов в крови.
Эозинопения – это снижение или полное отсутствие эозинофилов в периферической крови. Эозинопения наблюдается при инфекционных и восплительно-гнойных процессах в организме. Сочетание эозинопении с лейкоцитозом, нейтрофилезом и палочкоядерным сдвигом лейкоцитарной формулы влево, является важным лабораторным признаком активного воспаления и является показателем адекватного процесса костномозгового кроветворения на фоне воспалительного процесса в организме.
Материал с сайта:
medzeit.ru/
www.baby.ru
возрастная норма у женщин, таблица, причины отклонений
 Эозинофилы – это популяция лейкоцитов, клетки которой выступают маркерами для определения воспалительного процесса, инфекции, аллергии, опухоли, паразитарной агрессии. Для выяснения концентрации этих кровяных телец проводится общий анализ крови.
Эозинофилы – это популяция лейкоцитов, клетки которой выступают маркерами для определения воспалительного процесса, инфекции, аллергии, опухоли, паразитарной агрессии. Для выяснения концентрации этих кровяных телец проводится общий анализ крови.
С момента появления клетки в крови эозинофил находится в ней около часа, после чего отправляется в ткани. Основной функцией клеток выступает участие в активации противопаразитарного иммунитета, высвобождение медиаторов воспаления и поглощение мелких частиц.
Исследование на эозинофилы
 Анализ крови для исследования на эозинофилы (eos) определяет процентное содержание клеток от общего количества лейкоцитов. Это необходимо с целью дополнительной диагностики различных заболеваний и своевременного выявления воспалительного процесса, очага инфекции или паразитов. В норме концентрация этих клеток варьируют в течение суток, в зависимости от функции надпочечников.
Анализ крови для исследования на эозинофилы (eos) определяет процентное содержание клеток от общего количества лейкоцитов. Это необходимо с целью дополнительной диагностики различных заболеваний и своевременного выявления воспалительного процесса, очага инфекции или паразитов. В норме концентрация этих клеток варьируют в течение суток, в зависимости от функции надпочечников.
В утренние часы наблюдается возрастание клеток на 10% от нормы. Поздним вечером и в первой половине ночи превышение нормы происходит на 30%.
Чтобы получить достоверный результат, нужна правильная подготовка к анализу крови:
- сдается кровь утром натощак;
- за 24 часа до анализа нужно отказаться от курения, алкоголя и сладкого;
- женщины сдают кровь на 5-6 день менструального цикла.
Обратите внимание! Норма эозинофилов в крови у женщин зависит от дня менструального цикла. С наступления овуляции число клеток в крови резко падает, во время менструации эозинофилы в крови повышаются. Это учитывается перед сдачей анализа.
Нормальное содержание в крови
 Результат анализа будет иметь разное значение, в зависимости от возраста. Норма эозинофилов в крови у мужчин и женщин не отличается. Показатели будут варьировать лишь в случае влияния внешних факторов на биохимический состав крови.
Результат анализа будет иметь разное значение, в зависимости от возраста. Норма эозинофилов в крови у мужчин и женщин не отличается. Показатели будут варьировать лишь в случае влияния внешних факторов на биохимический состав крови.
Нормой для взрослых женщин и мужчин считается количество эозинофилов от 0,5 до 5% от числа лейкоцитов. Также показатель измеряется в числе кровяных телец на 1 мл крови. Нормой будет от 110 до 360 эозинофилов в 1 мл.
Отклонение от нормы в большую сторону определяется как эозинофилия.
Отклонение имеет несколько степеней:
- легкая – увеличение клеток до 10%;
- умеренная – увеличение клеток до 15%;
- тяжелая – увеличение клеток более чем на 20%.
Таблица нормы эозинофилов по возрасту у женщин, мужчин и детей:
| Возраст | Содержание х109/л | Содержание % |
| 0-12 месяцев | 0,05-0,8 | 1-6 |
| 1-3 года | 0,02-0,7 | 1-7 |
| 3-6 лет | 0,02-07 | 1-6 |
| 6-13 лет | 0,0-0,6 | 1-5,5 |
| 13-17 лет | 0,0-0,5 | 1-5 |
| 17 лет и взрослые мужчины, женщины | 0,0-0,5 | 1-5 |
| от 17 лет у беременных | 0,0-0,45 | 0,5-5 |
Причины отклонений концентрации эозинофилов от нормы
 Причины эозинофилии в разном возрасте:
Причины эозинофилии в разном возрасте:
- аллергические проявления;
- реакция на прием лекарств;
- злокачественные новообразования;
- воспаление во внутренних органах;
- острые инфекционные заболевания;
- паразитарное поражение;
- болезни крови;
- заболевание легких.
При выявлении повышенного содержания клеток дополнительно назначается сдача анализа крови на биохимию, кала на яйца глист и ультразвуковое обследование органов ЖКТ. Женщина дополнительно проходит обследование у гинеколога и эндокринолога. В обязательном порядке, независимо от возраста и пола, берется мазок из носа на наличие эозинофилов, проводится спирометрия, аллергологическая проба.
Снижение эозинофилов связано с тяжелыми гнойными инфекциями, восстановлением в послеоперационный период. Число клеток снижается в первые сутки после перенесения инфаркта миокарда, при тяжелом отравлении металлами и при хроническом стрессе.
У женщин
Причины отклонения от нормы эозинофилов у женщин:
- нарушение менструального цикла;
- аутоиммунные заболевания;
- осложненная беременность;
- патология печени, включая цирроз;
- открытая форма туберкулеза;
- дефицит магния в организме;
- аскаридоз или другие паразиты;
- заболевания крови, анемический синдром или лейкоз.
Какие симптомы у женщин при эозинофилии:
- при глистной инвазии увеличиваются лимфатические узлы, происходит общая интоксикация организма, присутствует головная боль;
- при аллергии появляется сыпь, отекает лицо и веки, реже появляется зуд и пятна;
- при заболеваниях органов ЖКТ появляется сыпь на коже, беспокоит болезненность в области печени, диарея и тошнота.
Лечение будет зависеть от причины.
Регулярное повышение эозинофилов в определенное время года не представляет опасности для здоровья, но является признаком сезонной аллергии или отравления организма.
 У беременных
У беременных
Нормальным показателем эозинофилов в период беременности будет значения от 0 до 5%. При увеличении этого показателя речь идет об аллергической реакции или глистной инвазии. Уровень клеток также повышается после употребления некоторых продуктов, включая цитрусовые. Перед сдачей крови на исследование беременная должна пройти стандартную подготовку.
Внешних проявлений незначительного отклонения от нормы не наблюдается. В редких случаях беременная может столкнуться с шелушением, покраснение кожи и легким зудом.
У мужчин
Норма концентрации эозинофилов в разном возрасте не зависит от пола. У мужчины та же норма, в пределах от 0,5 до 5%. В старческом возрасте (после 70 лет) показатели нормы изменяются в большую сторону до 1-5,5%. Причиной повышения клеток выступают аналогичные факторы. Снижение может быть связано с тяжелыми травмами, истощением организма вследствие изнурительных физических нагрузок. Показатель снижается при регулярном недосыпании, стрессе.
Обратите внимание! При тяжелых заболеваниях инфекционного происхождения эозинофилы могут полностью исчезать из крови.
myanaliz.ru
о чем это говорит, причины отклонений от нормы
Ситуация, когда у ребенка повышены эозинофилы, встречается довольно часто. В большинстве случаев это свидетельствует о проблемах со здоровьем, но иногда может быть и незначительным отклонением. Чтобы разобраться в этом, важно изучить все возможные причины подобного явления, а также узнать, какие показатели соответствуют норме.
Что такое эозинофилы
Эозинофилами называют специфические клетки крови, формирование которых происходит в костном мозге. Их относят к группе лейкоцитов. Это значит, что главной задачей эозинофилов является защита организма от инфекций и других болезней.
 Общий анализ крови иногда выявляет, что у ребенка повышены эозинофилы
Общий анализ крови иногда выявляет, что у ребенка повышены эозинофилыОт остальных клеток крови эозинофилы отличаются розовым оттенком. Подобный цвет им придает особый пигмент под названием эозин. Эозинофилы обнаруживаются в кровяном русле, если в организме возникла проблема, например аллергическая реакция, паразиты или воспаление. Они быстро проникают сквозь сосудистые стенки к месту патологии и нейтрализуют возбудителей.
Нормы эозинофилов у детей
Чтобы выяснить, повышены эозинофилы у ребенка или нет, необходимо знать, что представляет собой норма. Ее показатели различаются в зависимости от возраста ребенка. Поскольку эозинофилы часто записывают в процентном соотношении, то показатели для разных возрастных групп выглядят следующим образом:
- от рождения до двух недель – 1–6%;
- от двухнедельного возраста до года – 1–5%;
- 1–2 года – 1–7%;
- 2–4 года – 1–6%;
- 5–18 лет – 1–5%.
Как видно, эозинофилы могут присутствовать в крови в небольшом количестве. Это является нормой и не требует коррекции.
О чем говорит повышенный уровень эозинофилов
О повышенном уровне эозинофилов говорят в том случае, если конкретный показатель превышает норму более чем на 10%. Подобное состояние в медицинских кругах именуют эозинофилией.
Она может быть умеренной или выраженной. Чем больше эозинофилов, тем более остро проходит болезнь.
Повышение эозинофилов может происходить по разным причинам. К сожалению, далеко не все известны современной медицине. На сегодняшний день достоверно выявлено несколько заболеваний, которым сопутствует эозинофилия:
- Глистная инвазия. Речь идет о заражении острицами, аскаридами и другими видами гельминтов.
- Аллергия. Включает в себя разного рода кожные реакции, бронхиальную астму аллергической природы, поллиноз, сывороточную болезнь.
- Дерматологические патологии. В эту категорию входят разного рода дерматиты, лишай, экзема.
- Болезни соединительной ткани: васкулит, ревматизм и другие воспалительные процессы.
- Некоторые гематологические заболевания: лимфогранулематоз, эритремия и др.
- Инфекционные болезни.
Кроме того, выделяют так называемый гиперэозинофильный синдром. Этим термином обозначают патологическое состояние, которое сопровождается стойким повышением эозинофилов в крови у ребенка или взрослого и длится как минимум полгода. Этиология данного недуга остаётся до конца невыясненной, но описанное состояние представляет большую опасность для здоровья. Оно вызывает поражение мозга, легких и других внутренних органов.
Причины повышения эозинофилов у новорожденных
Высокий уровень эозинофилов нередко наблюдается у грудничков сразу после рождения или в первые месяцы жизни. У таких маленьких детей подобная патология связана с тем, что организм борется с каким-либо чужеродным белком. Чаще всего эозинофилию вызывает аллергия. Обычно это реакция на молочную смесь или продукты, которые употребляет кормящая мама.
Аллергия может проявляться в виде сыпи, экземы, крапивницы. Нередко у таких малышей диагностируют диатез.
Если эозинофилы повышены у ребенка грудного возраста, это может свидетельствовать о непереносимости лактозы. Указанный диагноз сопровождается поносом, сильным метеоризмом, недобром веса. В этом случае нужно провести дополнительную диагностику.
Эозинофилы и другие показатели крови
Чтобы диагностировать болезнь, связанную с повышением эозинофилов, необходимо учитывать и другие показатели анализов. Если при эозинофилии моноциты повышены, это скорее всего свидетельствует об инфекции вирусной природы, например о мононуклеозе. Чтобы сделать соответствующий вывод, необходимо обратить внимание на клинические признаки болезни: наличие кашля или ринита, боль в горле, повышение температуры тела. В такой ситуации наблюдается сдвиг и других показателей – например, бывают повышены также и лимфоциты.
Ярко выраженная эозинофилия и высокий уровень лейкоцитов могут быть признаком надвигающейся скарлатины. Также подобное сочетание наводит на мысль о гельминтной инвазии или аллергии, сочетающейся с инфекционной болезнью.
Определение уровня эозинофилов
Чтобы узнать уровень эозинофилов и других показателей у ребенка в крови, необходимо сдать ОАК. Под этой аббревиатурой подразумевают общий анализ крови.
 Чтобы проверить уровень эозинофилов в крови у ребенка, анализ надо сдавать натощак
Чтобы проверить уровень эозинофилов в крови у ребенка, анализ надо сдавать натощакИсследование можно провести в обычной поликлинике, больнице или в частной лаборатории. Единственное отличие заключается в том, что в государственном учреждении вам понадобится направление от врача. Кровь у маленьких детей для анализа берут из пальца с помощью специального инструмента. Это более быстрый и менее болезненный метод, чем забор крови из вены.
Уровень эозинофилов зависит от многих факторов. Например, утром и в первой половине дня он ниже, а вечером может повышаться. Именно поэтому сдают анализ строго натощак.
Два дня перед исследованием ребенку не рекомендуется давать жирную пищу. Это может повлиять на результаты анализа.
Высокий уровень эозинофилов у детей любого возраста – повод для родителей насторожиться и проявить повышенный интерес к состоянию здоровья их ребенка. В зависимости от выраженности эозинофилии и наличия сопутствующих признаков могут понадобиться дополнительные исследования. По вопросам, касающимся дальнейшей диагностики, необходимо обращаться к врачу. Самолечение в данном случае является недопустимым.
Также по теме: повышенное содержание базофилов в крови ребенка
www.baby.ru
Эозинофилия — причины, диагностика и лечение
Классификация
На сегодняшний день существуют две основные классификации эозинофилии – по уровню повышения эозинофилов и по этиопатогенетическому фактору. По количеству клеток различают следующие эозинофилии:
- Легкие. Уровень эозинофилов от 500 до 1500.
- Умеренные. Концентрация эозинофилов от 1500 до 5000.
- Выраженные. Содержание эозинофилов составляет более 5000. Наиболее характерны для гельминтозов, гематологических болезней.
Умеренные и выраженные эозинофилии объединяют термином гиперэозинофилии. По патофизиологическому механизму эозинофилии разделяют на:
- Клональные. Эозинофилы являются частью злокачественного клона. Встречаются при миелопролиферативных гемобластозах (лейкозах), системных заболеваниях тучных клеток (мастоцитозе).
- Реактивные. Общий механизм возникновения – гиперпродукция Т-хелперами интерлейкина-5, который стимулирует костномозговую выработку эозинофилов. Развиваются как ответная реакция на различные внешние воздействия на макроорганизм – аллергены, паразитарные инвазии и т.д. Составляют около 90% всех эозинофилий.
Отдельно выделяют транзиторную (кратковременную) эозинофилию, не связанную напрямую с конкретными заболеваниями. Количество эозинофилов может увеличиться при употреблении некоторых лекарственных препаратов (антибиотиков, противотуберкулезных средств), введении вакцины против гепатита А, при проведении гемодиализа, воздействии локальной радиационной терапии. Точный патофизиологических механизм повышения эозинофилов при этих обстоятельствах неизвестен.
Причины эозинофилии
Аллергии
Это наиболее частая причина эозинофилии. Любые реакции гиперчувствительности сопровождаются увеличением продукции эозинофилов костным мозгом. Патогенез эозинофилий при аллергиях хорошо изучен. При попадании в организм аллергена (ингаляционно, через кожу или слизистые) он взаимодействует с IgE на мембране базофилов. Это приводит к их дегрануляции последних и высвобождению гистамина, лейкотриенов и других медиаторов, в результате чего в тканях развивается аллергическое воспаление, что и обусловливает симптоматику со стороны кожи (атопический дерматит, крапивница), слизистых оболочек (аллергический ринит, конъюнктивит), а также дыхательной системы (бронхиальная астма).
Параллельно с этим базофилами выделяется эозинофильный хемотаксический фактор анафилаксии, который стимулирует миграцию эозинофилов из периферической крови к очагу воспаления. Эозинофилы, в свою очередь, подавляют выработку медиаторов аллергии. Во время разгара аллергической реакции (обострения) уровень эозинофилии максимальный; по мере разрешения симптомов он постепенно снижается и нормализуется в стадию ремиссии.
При выраженном обострении содержание эозинофилов, наоборот, может быть снижено (эозинопения) или даже равно нулю (анэозинофилия). Такое случается, когда произошла массивная миграция эозинофилов к очагу аллергического воспаления, а новые эозинофилы еще не успели синтезироваться в костном мозге. Также, если во время рецидива бронхиальной астмы присоединится вторичная бактериальная инфекция (бронхит), то показатели эозинофилов могут оставаться в пределах нормы.
В основном при аллергиях встречается легкая степень эозинофилии. Для бронхиальной астмы, особенно атопической и аспириновой формы, характерна умеренная эозинофилия. При аллергических патологиях повышенное содержание эозинофилов наблюдается не только в крови, но и в других биологических жидкостях (в мокроте и бронхоальвеолярной жидкости – при бронхиальной астме, в носовой слизи – при рините, в соскобе с конъюнктивы – при конъюнктивите).
Гельминтозы
Другой частой причиной эозинофилий (особенно среди детей) является заражение гельминтами. Эозинофилия в данном случае обусловлена двумя патогенетическими механизмами. Во-первых, эозинофилы обладают противопаразитарной активностью – они выделяют эозинофильный катионный белок и активные формы кислорода, которые губительны для гельминтов. Во-вторых, продукты метаболизма гельминтов способны индуцировать реакции гиперчувствительности. Именно поэтому глистные инвазии часто сопровождаются аллергической симптоматикой.
Самые частые гельминтозы, сопряженные с высокой эозинофилией среди детей – аскаридоз, токсокароз, среди взрослых ‒ анкилостомидоз, описторхоз. При стронгилоидозе эозинофильный лейкоцитоз долгое время может быть единственным проявлением. Эозинофилия выявляется уже на 4-5 день инфицирования. Затем она очень быстро нарастает и достигает максимума примерно к 30-40 дню, а потом медленно начинает уменьшаться, но продолжает оставаться на высоких цифрах длительное время. Уровень эозинофилов очень большой (может составлять от 20% до 70-80%). Резкое нарастание эозинофилии происходит во время стадии миграции личинок по организму и проникновения в ткани.
Заболевания легких
Существует группа болезней легких, называемых легочными эозинофилиями, которые объединяет большое содержание эозинофилов в крови, в бронхоальвеолярной жидкости и образование эозинофильных инфильтратов в легочной ткани. Точный патогенез эозинофилии периферической крови и инфильтрации эозинофилами легочной ткани при большинстве этих заболеваний неизвестен. Различают следующие легочные эозинофилии:
- Эозинофильные пневмонии. К ним относятся синдром Леффлера (простая легочная эозинофилия), острые, хронические эозинофильные пневмонии (ОЭП, ХЭП). При синдроме Леффлера наблюдается легкая эозинофилия, которая быстро и самостоятельно разрешается. Для ХЭП характерен постоянный умеренный эозинофильный лейкоцитоз. При ОЭП отмечается эозинофилия, резко нарастающая до высоких цифр (до 25%) и столь же стремительно регрессирующая на фоне терапии глюкокортикостероидами.
- Аллергический бронхолегочный аспергиллез. Обусловлен гиперчувствительностью больных к грибкам рода аспергилл. Патогенез сходен с аллергическими патологиями (IgE-опосредованная реакция). Эозинофилия умеренная, возникает только в фазу обострения. В период ремиссии уровень эозинофилов находится пределах нормальных значений.
- Синдром Черджа-Стросса. Эозинофильный гранулематоз с полиангиитом ‒ тяжелое заболевание неизвестной этиологии из ряда системных васкулитов, поражающее несколько внутренних органов. Эозинофильный лейкоцитоз наиболее высокий среди всех легочных эозинофилий, в период рецидива может доходить до 50%.
Болезни крови
Во время некоторых злокачественных гематологических заболеваний в крови наблюдается повышенный уровень эозинофилов с разным патогенетическим механизмом. При миелопролиферативных патологиях (остром и хроническом эозинофильном лейкозе, хроническом миелолейкозе), агрессивном системном мастоцитозе эозинофилия обусловлена опухолевой (клональной) пролиферацией эозинофильного ростка кроветворения.
Эозинофилия нарастает медленно, в течение нескольких лет. При мастоцитозе достигает умеренных значений, при лейкозах – выраженных (до 60-70%). Уменьшается очень медленно, под действием химиотерапии. Кроме периферической крови, эозинофилия наблюдается также в миелограмме (мазке пунктата костного мозга). Для лейкозов существует специфичный лабораторный признак ‒ одновременное увеличение эозинофилов и базофилов (базофильно-эозинофильная ассоциация).
При лимфогранулематозе и неходжкинских лимфомах эозинофилия возникает вследствие продуцирования лимфатическими клетками цитокинов (в том числе интерлейкин-5), которые стимулируют пролиферацию нормальных эозинофилов. Эозинофильный лейкоцитоз умеренный, медленно нарастающий.
Заболевания ЖКТ
Эозинофилия сопровождает некоторые болезни органов пищеварения. К ним относят эозинофильный эзофагит, гастрит и энтероколит. Морфологическим субстратом является инфильтрация эозинофилами стенок пищевода, желудка, кишечника. Патогенез до сих пор остается предметом дискуссий.
Предполагается, что у наследственно предрасположенных лиц воздействие пищевых аллергенов на слизистую оболочку вызывает активацию антиген-презентирующих клеток (Т-лимфоцитов), вырабатывающих интерлейкины и эотаксин-3. В результате этого происходит миграция эозинофилов и инфильтрация ими слизистой оболочки органов ЖКТ. Эозинофильный лейкоцитоз обычно легкий и наблюдается только во время выраженного обострения заболевания. Высокая концентрация эозинофилов в биоптате слизистых, напротив, встречается постоянно.
Эндокринопатии
Некоторые гормоны, например, глюкокортикостероиды (гормоны коры надпочечников), стимулируют апоптоз (запрограммированную клеточную гибель) эозинофилов. Поэтому заболеваниям, сопровождающимся снижением уровня глюкокортикостероидов, сопутствует эозинофилия. К таким патологиям относятся первичная надпочечниковая недостаточность (болезнь Аддисона), врожденная дисфункция коры надпочечников, а также множественные эндокринопатии, такие как синдром Шмидта, пангипопитуитаризм. Степень эозинофилии легкая. Количество эозинофилов быстро нормализуется после введения глюкокортикоидов.
Иммунодефицитные состояния
Эозинофилия встречается при, так называемых, первичных иммунодефицитах – тяжелых болезнях с высокой летальностью, обусловленных генетическим дефектом одного или нескольких компонентов иммунной системы (клеточных, гуморальных реакций, фагоцитоза и пр.). Такими заболеваниями являются синдром Вискотта-Олдрича и синдром Джоба (гипер-IgE-синдром). Эозинофилия, вероятно, связана с аномальной гиперпродукцией иммуноглобулина Е. Уровень эозинофилов в тканях и крови очень высокий (до 60%), не поддается коррекции.
Злокачественные новообразования
Некоторые опухоли, особенно аденокарциномы легких, органов пищеварительной и мочеполовой системы, имеют способность к выработке эозинофильного хемотаксического фактора, стимулирующего костномозговую продукцию эозинофилов. При таких заболеваниях эозинофильный лейкоцитоз нарастает медленно, достигает высоких значений (до 20-40%). Концентрация эозинофилов периферической крови возвращается к норме после долгой химиотерапии или хирургического удаления злокачественного образования.
Диагностика
Эозинофилия выявляется при подсчете лейкоцитарной формулы клинического анализа крови. Так как спектр патологий, сопровождающихся эозинофилией, довольно широк, при впервые выявленных изменениях в анализах необходимо обратиться к врачу-терапевту. Для подтверждения заболевания, вызвавшего эозинофилию, с учетом клинических и анамнестических данных назначается обследование, которое может включать:
- Анализы крови. Определяется уровень эритроцитов, лейкоцитов, тромбоцитов. Проверяется наличие специфических антител к гельминтам, грибкам, антицитоплазматических антител (ANCA), концентрация некоторых гормонов (кортизола, паратгормона, эстрогенов, андрогенов). Проводится генетическое исследование на первичные иммунодефициты, а также иммунофенотипирование, иммуногистохимический анализ клеток крови для обнаружения специфических опухолевых антигенов (CD-маркеров).
- Аллергодиагностика. Для выявления аллергена выполняются различные аллергопробы – кожные (скарификационные, аппликационные, прик-тесты), провокационные (назальные, ингаляционные, конъюнктивальные), прямой и непрямой базофильный тесты. Методом ИФА измеряется уровень иммуноглобулина E (IgE).
- Исследование мокроты. Осуществляется микроскопическое исследование мокроты для изучения клеточного состава (количества эозинофилов, наличия кристаллов Шарко-Лейдена, спиралей Куршмана), выявления личинок гельминтов. Проводится бактериологический, микологический посев мокроты с определением чувствительности к антибактериальным и противогрибковым препаратам.
- Рентгенологические исследования. Одним из наиболее информативных методов диагностики легочных эозинофилий считается рентгенография грудной клетки. На снимках обнаруживаются летучие (мигрирующие) эозинофильные инфильтраты в виде участков затемнения. При аллергическом бронхолегочном аспергиллезе могут быть видны бронхоэктазы, фиброз верхних отделов легких.
- Эндоскопия. При подозрении на эозинофильное поражение органов желудочно-кишечного тракта проводятся фиброгастродуоденоскопия и фиброколоноскопия со взятием биопсийного материала. Для морфологической картины, помимо эозинофильной инфильтрации, характерен фиброз собственной пластинки слизистой оболочки.
- Спирометрия. При поражении дыхательной системы выполняется оценка функции внешнего дыхания. Измеряется степень проходимости бронхов мелкого и среднего калибра, растяжимость легочной ткани. Для пациентов с бронхиальной астмой типично уменьшение объема выдыхаемого воздуха (индекс Тиффно) и улучшение дыхательной функции после фармакологической пробы с сальбутамолом. При легочных эозинофилиях наблюдается снижение жизненной емкости легких.
- Гистология. С целью подтверждения синдрома Черджа-Стросса берется биопсия легкого. Отмечаются периваскулярные эозинофильные инфильтраты. Для изучения морфологической картины костного мозга (в случае подозрения на лейкоз) прибегают к стернальной пункции и трепанобиопсии. Обнаруживаются гиперплазия гранулоцитарного ростка кроветворения, гиперклеточность за счет эозинофильных миелобластов.
Коррекция
Самостоятельная коррекция эозинофилии невозможна. Для нормализации уровня эозинофилов необходимо бороться с причиной. Если эозинофилия легкая, связана с приемом ЛС или вакцинацией либо приходится на период реконвалесценции – беспокоиться не стоит. Нужно понаблюдать кровь в динамике через 7-10 дней. При обнаружении стойкой или высокой эозинофилии в анализе крови следует обратиться к специалисту, чтобы тот на основании осмотра, жалоб, анамнеза провел диагностический поиск этиологического фактора и назначил соответствующее лечение. Для терапии большинства болезней, сопровождающихся эозинофилией, используются лекарственные препараты из группы антигистаминных средств или глюкокортикостероидов.
Прогноз
Только по одному лишь эозинофильному лейкоцитозу в крови невозможно предсказать риск возникновения тех или иных последствий для здоровья и жизни человека. Прогноз всегда определяется основным заболеванием и своевременностью его диагностирования – он может варьироваться от благоприятного при аллергическом конъюнктивите до высокой вероятности летального исхода при злокачественных новообразованиях или миелопролиферативных патологиях. Поэтому любое превышение референсных значений эозинофилов в клиническом анализе крови требует тщательного обследования для установления причины.
www.krasotaimedicina.ru
Эозинофилия — что это? Причины, симптомы и лечение
Эозинофилия это маркер различных патологий, и при лабораторной проверке его обнаруживают в составе крови больного.
В крови детского организма, данный маркер проявляется гораздо чаще, чем у взрослого.
Это связано с тем, что дети чаще подвержены инфекционным патологиям, аллергическим проявлениям и паразитам в кишечнике (глистные инвазии, проще говоря – при глистах).
Что это такое молекулы эозинофилов?


Нормативный показатель эозинофилов в крови не больше, чем 5,0% от всего числа лейкоцитов.
Эозинофилы в крови это разновидность молекул лейкоцитов. Свое название эозинофилы получили от цитоплазмы розового оттенка, и они хорошо просматриваются при лабораторных изучениях крови посредством методики микроскопии.
Функциональные обязанности эозинофилов, принимать активное участие во всех процессах иммунной системы, помогать иммунитету в борьбе с чужеродными молекулами белков, вырабатывать против них антитела, поглощать вещества распада гистаминов из клеток тканей, и уничтожать этих паразитов.
При лабораторном определении необходимо знать не только соотношение в процентах, но и количественный их объем, который не должен быть больше, чем 320 в одном миллилитре плазмы крови.
Количественное повышение эозинофилов в составе плазмы крови сигналит том, что в организме происходит напряжение иммунной системы. Нейтрализация гистамина при аллергии ложиться на эозинофилов, так как они проникают в локализацию патологии и снижают действие гистамина, поэтому их количество в составе плазмы крови большое.
Eosinophilia
Эозинофилия это вторичная патология, которая отражает течение и развитие аллергических заболеваний, и присутствие в организме паразитов (гельминтозах).
Данная патология не есть первичное заболевание, а первичная его этиология, это очень редкая аномалия в организме и происходит она при онкологических злокачественных новообразованиях (раке).
При новообразованиях злокачественного характера появляются эозинофилы в аномально повышенном объеме в клетках костного мозга.
Этиология заболевания эозинофилия довольно широкая, поэтому установить главную причину болезни можно только при комплексном лабораторном клиническом обследовании организма, с применением инструментального исследования повреждённых органов.

Терапия эозинофилии, как самостоятельного заболевания не предусмотрена, а лечить необходимо ту патологию, которая провоцирует повышение молекул эозинофилов в составе плазмы крови.
Код по мкб 10
По международной классификации болезней десятого пересмотра МКБ-10 данная патология относится к классу D 72.1, «Эозинофилия», а также классифицируется, как вторичная патология привлечения иммунного механизма от кода D 80 до D 89.
В некоторых ситуациях, этиологию невозможно выяснить, как при эозинофильном синдроме. Высокий индекс молекул эозинофилов при синдроме держится постоянно, тогда по МКБ классифицируют данный синдром – эозинофилия, и прописывают под нее схему медикаментозной терапии.
Нормативные показатели молекул эозинофилов
Норма существенно отличается для взрослого организма и у ребенка, также существуют небольшие отличия по половому признаку:
- в норме индекс во взрослом мужском организме 0,50% 5,0% от объема всех лейкоцитов в составе плазмы крови,
- относительная норма в женском взрослом организме от 0,50% до 5,0%, но отличие от мужских показателей в том, что в менструальный период данные показатели незначительно отклоняются. Первая фаза цикла менструации – фиксируют превышение эозинофилов, а после овуляции яйцеклетки они снижены,
- норматив у детей от момента рождения и до 5 календарных лет 0,50% 7,0%,
- нормативный показатель детей от 5-летнего возраста и до 14 календарных лет от 1,0% 5,0%.\


Абсолютное нормативное значение у взрослых это 0,15-0,450Х10,0⁹ на один литр плазмы крови.
Из результатов при общем анализе периферической капиллярной крови о патологии гиперэозинофильный синдром указывают значение эозинофилов в плазме крови больше, чем 15,0% от общего объема лейкоцитов.
Эозинофилия разделяется по уровню процентного повышения молекул эозинофилов в плазме состава крови:
- лёгкая степень патологии не выше 10,0% от общего количества лейкоцитов,
- степень умеренного течения болезни от 10,0% 20,0% общего объема,
- тяжелая степень течения заболевания больше, чем 20,0% от всей концентрации в плазме лейкоцитов.
Общая симптоматика патологии эозинофилия и почему повышены
Симптомы патологии эозинофилии определены первичными заболеваниями, которые являются провокаторами повышения эозинофилов в составе крови:


Симптомы еозинофилии
Аутоиммунные патологии, а также реактивные болезни дают в организме такую симптоматику:
- анемия железодефицитная,
- увеличение в объеме органа селезенки,
- увеличенный размер печени,
- потеря объема массы тела,
- фиброз клеток лёгкого,
- субфебрильная температура тела,
- воспаление в сосудах и венозные воспаления,
- сердечная недостаточность, вызванная застоем крови в кровотоке,
- суставная резкая боль,
- недостаточность полиогранного типа.
Паразитарные инвазии глистами

При данной патологии наблюдается увеличение эозинофилов, а также выраженная симптоматика патологии эозинофилия:
- заболевание лимфаденопатия,
- увеличенная в объемах печень, а также размеры выше нормы в селезёнке патология гепатоспленомегалия,
- интоксикация организма тошнота, переходящая в рвоту,
- Заражение глистами.
- слабость организма,
- пониженный аппетит, или полное его отсутствие,
- боль головы,
- кружение головы,
- субфебрильная температура тела,
- мышечная боль патология миалгия,
- суставная боль.
Аллергическая этиология и Синдром Леффлера

Проявляется превышением нормативных единиц эозинофилов и лейкоцитов, а также выражается в такой симптоматике:
- кашель с астматическим характером и выделением мокроты,
- грудная боль,
- одышка,
- повышенный уровень биения сердца,
- понижение индекса артериального давления патология гипотония,
- отечность на лице, отёчные глазные веки,
- высыпания на коже,
- зуд кожи,
- сухость эпидермиса,
- мокнущие сыпи,
- язвенные поражения на коже,
- отслоение верхней части эпидермиса.
Желудочные патологии
При данных патологиях высокая величина в плазме крови молекул эозинофилов, спровоцировавшие эозинофильные болезни, и выражаются в следующих признаках:
- тошнота, которая приводит к рвоте, после приема еды,
- боль в животе, в районе пупка,
- длительная диарея,
- судороги конечностей,
- систематические запоры,
- желтуха,
- увеличенные размеры печени и ее болезненное состояние.
Симптомы патологии крови провокатора эозинофилии

Много о чем говорят повышенные показатели при гистиоцитозе, который провоцирует эозинофилию, характерными являются симптомы:
- поражения организма инфекциями проявления систематические,
- увеличенный объем печени,
- увеличенная селезенка,
- поражение клеток лимфатических узлов,
- сухой кашель,
- физиологическая синюшность кожи патология цианоз,
- лихорадочное состояние,
- суставная боль,
- болезненные ощущения в крупных костях,
- слабость всего тела,
- зуд кожи,
- снижение объёма тела.
Симптоматика онкологических новообразований при эозинофилии
При злокачественных опухолях в брюшине при эозинофилии проявляются данные симптомы:
- постоянная жажда,
- увеличение объема живота,
- не функциональность кишечника.
В нервной системе человека
Со стороны органов нервной системы проявляются следующие признаки и симптоматика:
- боль головы,
- параличи конечностей,
- патология порез,
- резкая потеря зрения,
- снижения функции слуха,
- болезненные ощущения за грудной клеткой,
- сильный отхаркивающий кашель,
- отёчность области лица,
- проблема с глотанием пищи.
Причины
причиназаболевания
| аллергия | астма, |
| аллергический ринит, | |
| аспергиллез бронхиальный аллергического типа, | |
| патологии лёгких, | |
| заболевание крапивница, | |
| болезнь, мокнущая экзема, | |
| дерматит атопического вида, | |
| аллергия на молочный белок, | |
| отечность ангионевротического характера, | |
| аллергия на медикаментозные препараты. | |
| инвазии паразитивного характера | патология трихинеллез, |
| синдром висцеральный, | |
| болезнь аскаридоз, | |
| патология трихиуриаз, | |
| заболевание стронгилоидоз, | |
| недуг цистицеркоз, | |
| патология эхинококкоз, | |
| болезнь филяриоз, | |
| заболевание шистосомоз, | |
| болезнь нематодоз. | |
| инфекции заболевания | патология аспергиллез, |
| бруцеллез, | |
| лимфоцитоз, | |
| пневмония хламидийного типа у младенцев, | |
| кокцидиомикоз в острой форме течения болезни, | |
| монокулез инфекционного типа, | |
| скарлатина инфекционная. | |
| новообразования злокачественные | рак лёгких, |
| онкология поджелудочной железы, | |
| онкология в толстом кишечнике, | |
| новообразования в шейке матки у женщин, | |
| опухоль яичников у женщины, | |
| онкология предстательной железы у мужчины, | |
| лимфома, | |
| лимфаденопатия иммунобластного типа. | |
| миелопролиферативные новообразования | лейкоцитоз в хроническом течении заболевания |
| легочная патология при эозинофилии | высокий индекс легочного характера (синдром Лаффлера), |
| пневмония вызванная эозинофилия, | |
| тропический лёгочный тип патологии, | |
| синдром Чарга-Стросса. | |
| патологии кожных покровов | дерматит герпетиформного типа, |
| патология псориаз, | |
| пузырчатка. | |
| гранулематозные патологии и нарушения в соединительных клетках тканей | заболевание суставов -полиартрит, |
| артрит ревматоидного типа, | |
| саркоидоз, | |
| воспаления в стенках кишечника, | |
| патология склеродермия, | |
| фасциит. | |
| иммунные патологии | синдром врождённого характера иммунодефицита, |
| синдром Вискотта-Олдрича. | |
| патологии эндокринной системы | пониженная функциональность надпочечников |
| различные патологии | патология печени — цирроз, |
| лечение новообразования лучевой терапией, | |
| диализ перитонеального типа, | |
| генетическая наследственная патология эозинофилия. |
Диагностика


Специализированные методи доктор назначает исходя из результатов анамнеза и осмотра больного.
Какой анализ нужно сдать. Для постановки первоначального диагноза, необходимо сдать общий анализ крови. Для данного анализа подходит периферическая капиллярная кровь.
Если расшифровка ОАК показала высокие индексы эозинофилов, тогда доктор собирает анамнез, проводит осмотр больного и ставит дифференциальный диагноз.
Роль специализированных методов дополнительных диагностических исследований заключается в установке точного диагноза.
Методики диагностической проверки патологии эозинофилии:
- биохимический анализ крови,
- рентген грудной клетки,
- урину на анализ,
- анализ каловых масс,
- тестирование функциональности печени,
- изучение функциональности почек,
- серологический анализ на присутствие в организме паразитов,
- серологическую проверку на выявления этиологии болезней клеток соединительной ткани,
- биопсия клеток ткани мышц при патологии трихинеллез,
- биопсия зараженных клеток ткани филяриозными инфекциями,
- методика дуоденального аспирата,
- биопсия клеток костного мозга,
- метод цитогенетического исследования,
- методика соскоба и щепка эпидермиса,
- пробы на аллергическую реакцию.
Подготовка к анализу
Для исследования на эозинофилию берется периферическая капиллярная кровь для общего анализа. Для биохимии, необходима венозная кровь. Весь материал (кровь, урина, фекалии) для исследования должны быть свежо собранными.
Для того чтобы получить максимально правильное значение данного исследования, необходимо правильно подготовить организм к процедуре забора крови и сдачи на анализ урины:
- кровь рекомендовано сдавать утром натощак,
- урину на изучение эозинофилов, нужно собирать и сдавать в стерильной таре,
- сбор урины проводить рано утром,
- последнее мочеиспускание перед сбором на анализ, желательно должно быть не меньше, чем 6 8 часов до данной процедуры сбора мочи,
- перед забором биологической жидкости урины, нужно обмыть половые и мочевыводящие органы водой без применения геля и мыла,
- правильный сбор урины на общий анализ нужно первую порцию при мочеиспускании урины, и ее остаток слить, а средняя порция урины берётся для изучения,
- последний прием пищи должен быть минимум за 12 часов до забора крови и для сдачи урины,
- в течение 48 часов до забора крови и сбора урины соблюдать диету не кушать жареное, солёное, жирное, а также не есть сладких продуктов,
- не употреблять алкоголь в последние 48 часов до сдачи материала на анализ,
- отказаться от курения,
- прекратить принимать медикаментозные препараты, минимум за 7 календарных дней.
Эозинофилия в детском организме
Нормы показателя эозинофилов отличаются от рождения ребенка и до его этапа взросления. У новорожденного грудничка нормативный индекс не выше, чем 8,0%, а у ребенка в 5-летнем возрасте 6,0%.


Этиология эозинофилии в детском организме аналогична этиологии данной патологии у взрослых.
Колебания концентрации эозинофилов в плазме крови связанно со слабым иммунитетом, который находится только на стадии формирования, и организм малышей ежедневно подвержен нападению инфекций, и влиянию аллергенов.
Первыми причинами являются аллергическая этиология эозинофилии и поражение организма паразитами.
С первопричиной аллергией ребёнок сталкивается с момента рождения. На первом его жизненном году происходит формирование системы пищеварения и адаптация ее к разнообразным пищевым продуктам. В данный период и происходят первые столкновения ребенка с аллергенами пищевого характера.
Слизистая ребенка слишком слаба на первых годах жизни, и аллергены влияют на нее, провоцируют патологии в детском организме:
- диатез реакция кожи на пищевой аллерген, проявляется сыпью и зудом,
- обструкция бронхиального типа,
- заболевание крапивница.
После 12 календарных месяцев от рождения, начинаются вторжение в детский организм инфекций и паразитов.
В данный период эозинофилия проявляется как вторичная патология таких заболеваний детского организма:
- инфекционная скарлатина,
- туберкулез,
- инфекционный энтеробиоз,
- инфекционный лямблиоз.
К 2 годам у ребенка проходит аллергия на продукты питания, если только у младенца нет врождённой аллергической патологии.
При проявлении эозинофилии у детей, необходимо провести дифференциальную методику диагностирования, чтобы исключить из списка первопричины данной патологии, болезни кроветворения.
Какие причины повышения эозинофилов у детей:
- медикаментозная аллергия частая детская аллергия на лекарственные препараты,
- инфекции, которые попали в малыша при внутриутробном развитии,
- глисты,
- поражения кожных покровов,
- попадание в организм грибковых возбудителей болезни,
- влияние на организм стафилококков,
- инфекционные васкулиты,
- недостаток в организме микроэлемента магния.
Эозинофилия в детском организме, не требует специальной терапии. Необходимо убрать первопричину патологии и заболевание пройдёт автоматически.
Лечение
Для лечения эозинофилии, необходимо начать терапию первопричины заболевания.


Медикаментозный курс зависит от первоисточника патологии от его масштаба поражения и от стадии развития.
При первопричине паразитарной инвазии, назначаются противоглистные препараты:
- медикамент Вермокс,
- средство Декарис,
- препарат Вермакар.
Чтобы понизить индекс эозинофилов в составе крови и убрать паразитов из организма, дополняют терапию десенсибилизирующим лечением:
- медикаментозное средство Фенкарол,
- лекарство Пипольфен,
- витаминный комплекс,
- препараты, содержащие железо при анемии.
Чтоб уменьшить показатели при эозинофилии, вызванной аллергической первопричиной, нужно лечиться антигистаминными препаратами:
- препарат Димедрол,
- Парлазин,
- анти гистамин Кларитин,
- Фенкарол.
Также при более тяжелых аллергических проявлениях назначаются гормональные средства:
- Преднизолон,
- Дексаметазон.
В дополнение к медикаментозной терапии проводится инфузионное лечение.
Младенцам при диатезе назначаются мази на кожу, или кремы, которые имеют антигистаминный эффект и гормональные составляющие:
- крем Адвантан,
- мазь Целестодерм,
- Эпидел.
Для того чтобы снизить аллергическое воздействие на организм, необходимо принимать сорбенты активированный уголь.
В случае аллергии на пищевые продуты, необходимо убрать из рациона те продукты, которые вызывают приступы аллергической реакции.
Лечить эозинофилию при злокачественных новообразованиях, назначаются такие группы препаратов:
- цитостатики,
- гормональные препараты,
- иммунодепрессанты.
Весь медикаментозный курс расписывается по схеме, дозировка высчитывается индивидуально врачом гематологом.
Для предотвращения попадания в организм инфекций и бактерий дополняется лечение антибактериальными препаратами, а также противогрибковыми медикаментозными средствами.
Для воздействия на инфекцию и при иммунодефицитной эозинофилии, в дополнение к общей терапии применяются витаминные комплексы и сбалансированная диета.
Народные средства
Для терапии народными средствами вторичной эозинофилии, а также эозинопении применяются сборы целебных трав и препараты, которые имеют в основе лекарственные растения.


Личение эозинофилии чаем из малини.
Для того чтобы пользоваться народной медициной, нужно установить первопричину патологии. И тогда применять лекарственные растения для того, чтобы снизить или же поднять концентрацию эозинофилов в составе крови.
Для лечения аллергической первопричины применяются отвары, а также настои таких растений:
- малина,
- трава полынь,
- шалфей,
- растение шиповник,
- листья капусты,
- трава череда,
- пырей ползучий,
- калина.
Для устранения первопричины гельминтозы применяются:
- ядра семечки тыквы,
- раствор синего йода.
Низкий индекс эозинофилов эозинопения
Понижение индекса эозинофилов выявляется при сдаче общего анализа крови.
Первопричинами низкого индекса эозинофилов в составе крови, являются:
- хирургические оперативные вмешательства в организм,
- воспаления, которые протекают в хронической стадии с постоянными рецидивами,
- ожоги на большой площади кожи,
- инфекции, которые находятся в организме длительный период времени и прошли стадию адаптации,
- интоксикация организма, особенно снижает концентрацию эозинофилов алкогольное отравление,
- перегрузка организма,
- постоянные стрессовые ситуации,
- состояние шока,
- тяжелые травмы организма,
- злокачественные онкологические опухоли,
- сепсис во внутренних органах,
- бессонница,
- применение длительный период кортикостероидных медикаментов.
Беременность и родовой процесс может стать причиной понижения индекса эозинофилов, а также повышать их уровень.
Опасность эозинофилии
Опасность данной патологии в ее негативных последствиях и в осложнённой форме. Осложнённая форма эозинофилии наступает в том случае, если длительный период не получается диагностировать и выявить первопричину патологии.
Осложнённая эозинофилия поражает внутренние органы жизнеобеспечения организма:
- головной мозг провоцируя гипоксию, которая приводит к инсульту,
- легкие вызывает кислородное голодание клеток органа, что приводи к отёку легких,
- сердечный орган провоцирует коронарную недостаточность, которая может привести к ишемии сердечной мышцы и инфаркту миокарда,
- вызывать нарушения в ЖКТ и патологии в системе пищеварения,
- отклонения в работе всех центров нервной системы.
При беременности эозинофилия может вызвать ряд серьезных осложнений:
- воспаление в почках пиелонефрит,
- воспалительный процесс в мочевом пузыре цистит,
- прерывание организмом внутриутробное формирование плода замирание плода,
- выкидыши,
- досрочное рождение ребенка недоношенный малыш,
- затруднённый выход ребенка по родовым путям.
Профилактика
Необходимые профилактические меры, предупреждения отклонения от нормы индекса эозинофилов, которые провоцируют развитие в организме патологии эозинофилия, направлены на предотвращение возникновения первичных патологий эозинофилии.
Профилактика заболеваний-провокаторов данной болезни, это:
- соблюдать правила личной и интимной гигиены,
- обязательно мыть руки после посещения мест общественного скопления людей: после проезда в общественном транспорте, после посещения рынка или магазина, после прохождения профилактического осмотра в поликлинике и так далее,
- запретить маленькому ребенку брать в рот поднятую с пола игрушку, а также брать в рот пальцы,
- здоровый образ проживания,
- приучить ребенка к процедурам закаливания организма,
- культура питания это продукты, которые максимально богаты витаминами, а также методика приготовления блюд. По возможности избегать способа приготовления блюд методом жарки. Рекомендовано, особенно детям готовить на пару, запекать и отваривать продукты,
- своевременная профилактическая диагностика организма и выявление болезней-провокаторов на первоначальном этапе их развития,
- своевременная терапия болезней, которые способны вызвать повышенный индекс эозинофилов, а также понижение их в составе плазмы крови.
Прогноз
Эозинофилия это патология крови, которая сигналит о многих заболеваниях в организме. Эозинофилия это маркер, который показывает нарушения в работе иммунной системы, или перенапряженную деятельность иммунитета. Даже незначительно повышенный коэффициент эозинофилов говорит о проникновении в организм инфекционного агента.
Своевременная диагностика и терапия первичных заболеваний приводит к тому, что болезнь полностью излечивается и поэтому прогноз благоприятный.
Осложнённая форма эозинофилии, при поражении жизненно важных органов, а также патология, которая спровоцирована онкологическими новообразованиями прогноз в 80% случаев неблагоприятный.
 Загрузка…
Загрузка…kardiobit.ru
Эозинофилы у ребенка. Норма, почему повышены, отсутствуют, понижены в крови. Причины
Эозинофилы являются важными клетками крови у ребенка и взрослого. В норме они выполняют несколько функций, но при отклонении показателей в ту или иную сторону наблюдаются расстройства со стороны внутренних органов. Для выявления количества клеток проводится специальный анализ. После получения результатов специалист назначает соответствующее лечение.
Содержание статьи:
Функции в организме
Эозинофилы представляют собой клетки крови, являющиеся разновидностью лейкоцитов. При микроскопическом исследовании можно увидеть, что они почти прозрачные, поскольку не содержат ферментов, окашивающих в тот или иной цвет. Специалисты выделяют 2 вида клеток – зрелые и незрелые.
Первые локализуются в крови пациента, а также в областях, где развивается какой-либо воспалительный процесс или аллергическая реакция. Они являются полноценными клетками и играют важную роль. Вторые локализуются преимущественно в костном мозге, но при различных нарушениях в организме могут поступать в кровь.
Незрелые клетки не способны выполнять свои функции, но могут провоцировать различные отклонения. Как и все лейкоциты, эозинофилы необходимы для обеспечения защиты органов и тканей от различных заболеваний и повреждений.

Основные функции клеток:
- Принимают участие в различных аллергических реакциях. В составе эозинофилов имеется особое вещество гистамин, который высвобождается при попадании в организм аллергенов.
- Способны поглощать болезнетворные микроорганизмы по принципу фагоцитов. Нейтрофилы с этой задачей справляются гораздо лучше и быстрее, но эозинофилы также помогают очищать организм от потенциальных возбудителей воспалительного процесса.
- Концентрируются в области поражения, предотвращая размножение микробов.
- Оказывают пагубное влияние на гельминтов разных видов. Паразиты локализуются в кишечнике человека, но эозинофилы обладают способностью сразу после поступления в системный кровоток устремляться к месту скопления гельминтов.
- Содержат нейротоксин, который помогает бороться с вирусами.
- В составе эозинофилов имеется вещество периоксидаза. Это компонент окисляется и образует активные формы кислорода, которые способны подавлять деятельность болезнетворных микроорганизмов, что приводит к их гибели.
- Клетки вырабатывают особые молекулы цитокины, которые принимают участие в формировании иммунитета человека.
Многофункциональность клеток объясняет их ценность для человека. Именно поэтому при отклонении показателей происходит сбой в организме.
Как и при каких условиях вырабатываются
Эозинофилы у ребенка (норма зависит от возраста) и взрослого вырабатываются в костном мозге при условии его нормального функционирования. Процесс созревания этих клеток занимает от 6 до 8 дней. Конкретный срок зависит от индивидуальных особенностей организма. На первом этапе в костном мозге формируется универсальная клетка, названная предшественником.
Она является начальной стадией почти для всех клеток. После этого предшественник становится монобластом. Этот вид по своему строению ужу больше похож на эозинофил. Следующий этап формирования – эозинофильный промиелоцит. Его размер меньше, чем у зрелого эозинофила.

После этого промиелоцит превращается в миелоцит, а тот, в свою очередь, в метамиелоцит. Следующая форма – палочкоядерный эозинофил. Эти клетки также называют незрелыми, поскольку они не способны полноценно выполнять свою функцию. После фазы палочкоядерного эозинофила формируется полноценная сегментоядерная клетка, которая уже может поступить в кровеносное русло.
В крови зрелые эозинофилы присутствуют не более 4 дней, после чего распределяются по организму, концентрируясь в тканях. На протяжении 10-14 дней клетки находятся в органах и тканях, защищая их от чужеродных микроорганизмов. После этого клетки погибают. При необходимости головной мозг дает команду костному мозгу для образования новой колонии эозинофилов.
Таблица показателя в норме
Норма важных клеток в крови у ребенка и взрослого отличается. Эозинофилы могут присутствовать в биологическом материале в большом или минимальном количестве. Показатель этот исчисляется в процентах от общего числа всех лейкоцитов.
| Возраст | Норма эозинофилов |
| Новорожденные до 2 недель | От 1 до 6% |
| Дети с 2 недель до 12 месяцев | Не менее 1 и не более 5% |
| 1-2 года | От 1 до 7% |
| С 2 до 5 лет | Не более 6 и не менее 1% |
| Дети от 5 до 15 лет | От 1 до 4% |
| 15-18 лет | От 0,5 до 5% |
| Взрослые | От 1 до 5% |
 Эозинофилы у ребенка. Нормальные показатели.
Эозинофилы у ребенка. Нормальные показатели.Стоит отметить, что у мужчин и женщин показатели нормы не отличаются, но в случае развития воспаления у первых количество клеток несколько выше.
Симптомы повышения и понижения
При стойком повышении уровня эозинофилов в крови отмечается слабость, быстрая утомляемость и ухудшение аппетита. Возможно появление сыпи на теле или конечностях, а также выделение большого количества слизи из носа. Помимо этого, ребенок может говорить о боли в области желудка, тошноте. Иногда наблюдаются приступы рвоты.
Если уровень клеток повышается в результате заражения организма паразитами, отмечается расстройство стула, боль в области кишечника. Внешне патология проявляется только на запущенных стадиях. Появляются темные круги под глазами, кожные покровы становятся сухими и бледными, язык обложен белым или зеленоватым налетом.
При инфекционных заболеваниях отмечается повышение температуры тела, боль в мышцах и суставах. Ребенок говорит о слабости и сонливости, ухудшении памяти и внимания. Возможно расстройство со стороны пищеварительной системы, проявляющееся в виде диареи, метеоризма, вздутия живота. При стойком снижении показателей симптоматика менее выражена.
Кожные покровы бледные, иногда отмечается усиленная работа потовых желез. Наиболее частым признаком эозинопении считается ослабление иммунитета. Ребенок часто болеет, даже в летний период.

Если причиной снижения количества клеток стал лейкоз, отмечается потеря массы тела, головная боль, слабость. По внешним признакам определить отклонение почти невозможно, поскольку похожие симптомы присутствуют и при снижении, и при повышении показателей.
Причины повышения и понижения
При снижении или повышении показателя в крови появляются симптомы со стороны органов и систем. При постоянном увеличении концентрации клеток в крови врачи говорят о развитии эозинофилии, при стойком снижении – об эозинопении.
Эозинофилия является следствием следующих факторов:
- Злокачественные новообразования внутренних органов.
- Дефицит важных минеральных веществ, например, магния, провоцирующий образование большого количества клеток.
- Негативная реакция организма на лекарственные препараты или продукты питания.
- Ослабление иммунитета на фоне простудного или вирусного заболевания.
- Внутриутробная инфекция может стать причиной эозинофилии у новорожденных детей.
- Грибковые инфекции разной степени тяжести.
- Нарушения со стороны эндокринной системы, проявляющиеся в виде патологий щитовидной железы, надпочечников.
- Паразитарные заболевания довольно часто провоцируют эозинофилию, особенно в случае поражения кишечника различными видами гельминтов.
- Инфекционные заболевания, активизация в организме стафилококков и стрептококков.
- Острый и хронический туберкулез, а также проникновение в организм бледной спирохеты.
- Дерматиты разной формы и степени тяжести, экзема и псориаз.
- Ожоги и обморожения легкой и тяжелой формы.
- Закрытые и открытые травмы, при которых очаг поражения занимает довольно большую площадь тела.

Эозинофилы у ребенка, норма которых определяется при диагностическом обследовании, могут быть повышены в период сезонного обострения аллергической реакции. При этом подобный уровень сохраняется довольно длительное время. Эозинопения также считается нарушением, которое диагностируется в случае стойкого снижения количества клеток.
Причиной может стать хронический стресс, вызванный сменой обстановки, нарушением режима дня или неполноценным питанием.
Еще одной причиной может стать длительное течение инфекционного процесса с наличием в организме гнойного очага. У недоношенных детей, а также малышей, у которых диагностирован синдром Дауна, количество клеток также понижено. Отравление тяжелыми металлами может провоцировать эозинопению. Лейкоз также считается распространенной причиной снижения показателя эозинофилов.
Показания к исследованию
Диагностическое обследование для выявления уровня эозинофилов проводится довольно часто.
Основные показания для назначения:
- Острые респираторные и вирусные заболевания.
- Беспричинная потеря аппетита и быстрая утомляемость.
- Ухудшение работы головного мозга, проявляющееся в виде замедления мыслительных процессов и снижения концентрации внимания.
- Сухость кожных покровов, появление сыпи или небольших кровоподтеков.
- Снижение веса.
- Повышение температуры тела без сопутствующих нарушений со стороны внутренних органов.
- Длительный кашель, сопровождающийся слабостью и другими общими симптомами.
- Расстройство стула.
- Боль в животе, тошнота и рвота, не связанная с приемом пищи.

Стоит отметить, что любое воспалительное заболевание требует определения уровня лейкоцитов в крови. Однако показатель эозинофилов учитывается не всегда.
Как определяют
Для выявления отклонения используется только 1 метод, а именно — клинический анализ крови. Однако специалист должен указать в направлении, что необходимо именно развернутое исследование с расшифровкой лейкоцитарной формулы.
Это связано с тем, что стандартный способ предполагает определение количества эритроцитов, тромбоцитов, скорости оседания эритроцитов и общего числа лейкоцитов. Именно поэтому только лейкоцитарная формула позволит выявить количество эозинофилов. Кровь у взрослого берут из пальца или вены. Новорожденным деткам делают миниатюрный разрез на пятке.
Подготовка к проведению анализа
Эозинофилы у ребенка (норма может зависеть от возраста) определяются довольно просто.
Специальной подготовки для этого не требуется, но рекомендовано соблюдать некоторые правила в четкой последовательности:
- За 8 часов до сдачи биологического материала не следует употреблять пищу. Именно поэтому кровь сдают утром натощак.
- Необходимо исключить все стрессы и волнения, которые могут повлиять на количество клеток.
- Не стоит накануне употреблять цитрусовые, орехи, клубнику и кондитерские изделия.
- Утром пациент должен быть в лаборатории.
- Перед проколом кожи проводится ее обработка с помощью спирта.
- Прокол делается специальной иглой-скарификатором.
- После этого медицинская сестра берет специальную стеклянную пробирку, в которую набирает необходимое количество материала.
- Дополнительно наносится капля крови на предметное стекло.
- После забора палец пациента повторно обрабатывается спиртом, а к месту прокола прикладывается сухой ватный тампон.

- Больной находится в лаборатории до момента остановки крови, что позволяет исключить осложнения в виде обморочного состояния.
Биологический материал сразу после забора отправляется на исследование. Специалисты с помощью микроскопа и других приспособлений осуществляют подсчет клеток.
Расшифровка результатов
Врачи настоятельно не рекомендуют самостоятельно расшифровывать результаты обследования. Обычно получить ответ можно на следующий день после сдачи. Если же результат необходимо получить немедленно, на направлении делается специальная пометка, а ответ готов через 2-3 часа.
Несмотря на предостережения специалистов, многие пациенты, особенно родители маленьких детей, желают самостоятельно расшифровать лейкоцитарную формулу.
Стоит отметить, что отклонением считается показатель выше 7% от общего числа клеток. Помимо этого, повышается уровень общих лейкоцитов, а скорость оседания эритроцитов превышает показатель 15 мм/ч. Именно такие показатели должны стать поводом для беспокойства.
Когда необходимо обратиться к врачу
Если анализ был сдан без направления врача, стоит немедленно к нему обратиться после получения результатов с отклонениями от нормы. Поскольку подобные нарушения не указывают на конкретное заболевание, следует посетить терапевта. После осмотра и опроса врач назначит дополнительно консультацию пульмонолога, эндокринолога, гастроэнтеролога или другого узкого специалиста.
Как привести в норму
В зависимости от заболевания, которое спровоцировало снижение или повышение показателей, специалист назначает соответствующее лечение.
Лекарственные препараты
Перечень:
- Кларитин — противоаллергический медикамент на основе лоратадина, оказывающий выраженное действие. Используется в сочетании с другими средствами или в качестве основного средства лечения. Детям до 12 лет назначают сироп, дозировка определяется с учетом веса. Взрослым пациентам можно употреблять таблетки в количестве 1 штуки в сутки. Длительность курса может составлять 5-10 дней.

- Сумамед — антибиотик из группы макролидов, оказывающий выраженное противовоспалительное воздействие. Используется в случае, когда количество эозинофилов изменено в результате воспалительного процесса во внутренних органах. Выпускается в таблетированной форме, а также в виде сиропа. Дозировка определяется индивидуально с учетом массы тела, если речь идет о ребенке. Дети старше 16 лет и взрослые могут принимать по 2 таблетки в сутки на протяжении 3-7 дней.
- Вермокс — препарат для борьбы с гельминтами разных видов. Обладает высокой эффективностью и уничтожает паразитов в кишечнике. После получения результатов дополнительной диагностики специалист использует одну из возможных схем. Первая применяется в случае выявления одного вида паразитов. При этом ребенок или взрослый принимает 1 таблетку однократно. Если же обнаружено несколько видов разных гельминтов, курс длится 6 дней, ежедневно пациент принимает 1 таблетку.
- Фильтрум — энтеросорбент, используемый при расстройстве кишечника, боли в желудке и других симптомах со стороны пищеварительной системы. Длительность курса обычно не превышает 3-5 дней. В этот период ребенку 1-2 лет дают по 0,5 таблетки, с 2 до 7 лет – по 1 таблетке. Пациенты старше 7 лет получают по 2 таблетки, больным с 12 лет и взрослым разрешено принимать по 3 таблетки в сутки.
- Ибупрофен — нестероидный противовоспалительный препарат на основе одноименного активного компонента. Обычно используется в сочетании с антибиотиками, помогает снять признаки воспаления, снижает температуру тела. В сутки ребенок получает от 5 до 15 мл сиропа в зависимости от возраста. Взрослые принимают по 2-3 таблетки в день. Курс длится не более 5 дней.
- Имудон — иммуностимулирующий препарат, который используется при патологиях горла и глотки в период обострения простудных и вирусных заболеваний. Таблетки содержат сухие культуры бактерий. Лекарство предназначено для рассасывания. Детям с 3 до 14 лет назначают по 6 таблеток в сутки, взрослым и детям старше 14 лет – по 8 таблеток в сутки. Рассасывать их необходимо независимо от приема пищи, но интервал между процедурой должен быть не менее 2 часов. Длительность приема – 5-7 дней.

- Дексаметазон — гормональный медикамент на основе бетаметазона. Назначается при серьезных нарушениях аллергического или воспалительного характера. Раствор вводится внутримышечно, но дозировка определяется индивидуально с учетом возраста и веса ребенка. Длительность курса составляет 2-5 дней.
- Алфавит — витаминный комплекс, который применяется для укрепления иммунной системы пациента. Комплекс подбирается с учетом возраста, поскольку в линейке имеются витамины для детей дошкольного, школьного и подросткового возраста. Суточная норма – 1 таблетка, длительность приема – 30 дней.
В период лечения не используются одновременно все средства, схема составляется в зависимости от конкретного нарушения.
Народные методы
Эозинофилы у ребенка (норма клеток уточняется у специалиста) могут вырабатываться интенсивно или медленно не только в результате каких-либо заболеваний. Переутомление, умственное напряжение и ослабление иммунитета может стать причиной расстройства. Именно поэтому показатели следует корректировать с помощью натуральных средств.
Настой на основе ягод калины – хорошее средство для поддержания иммунитета и снятия усталости. Приготовить его можно из 1 ст. л. ягод и 300 мл кипятка. Настаивать средство необходимо 20 мин, лучше размять ягоды перед добавлением кипятка.
Готовый настой профильтровать, добавить немного меда по вкусу. Детям с 3 лет можно принимать по 50 мл в день, повторять 2 недели. Смесь на основе меда и сухофруктов считается лучшим иммуностимулирующим средством.
Для приготовления понадобится:
- 150 г меда.
- 100 г инжира.
- 100 г кураги.
- 100 г изюма.
- 100 г грецких орехов.

Все сухофрукты и орехи необходимо измельчить на мясорубке, лимон вместе с кожурой также измельчить. Полученную массу перемешать и залить медом. Принимать смесь по 2 ч. л. в сутки, пока состав не закончится.
Прочие методы
Среди прочих методов лечения можно выделить регулярные занятия гимнастикой, позволяющие поддерживать иммунитет и стимулировать обновление всех клеток в организме. Комплекс упражнений лучше составить вместе со специалистом, который подскажет наиболее оптимальные, а также откорректирует программу.
Помимо этого, полезно посещать бассейн, что поможет не только тренировать мышцы, но и закаливать ребенка. В неделю достаточно посетить бассейн 2 раза, уделить плаванию 30-40 мин. Важно также нормализовать режим питания, включить в него свежие овощи и фрукты, орехи, крупы и другие продукты которые содержат максимальное количество полезных компонентов.
Возможные осложнения
При отсутствии лечения возможно усугубление заболеваний, провоцирующих изменение количества эозинофилов. Наиболее частым осложнением считается переход болезни в хроническую форму, а также развитие гнойного воспаления в органах пищеварительной и дыхательной системы.
Помимо этого, повышается вероятность развития хронического авитаминоза, происходит замедление роста и вымывание кальция из костной ткани. При постоянном снижении уровня организм ребенка не в состоянии противостоять болезнетворным микроорганизмам и вирусам.
Эозинофилы – важные клетки в организме у ребенка и взрослого. Они относятся к лейкоцитам, норма определяется в лабораторных условиях путем исследования крови. При отклонении показателей в ту или иную сторону наблюдаются различные нарушения.
Видео об эозинофилах у ребенка
Анализ крови на эозинофилы:
healthperfect.ru

 У беременных
У беременных

































 Задолго до новогодних праздников мы начинаем судорожно искать новые рецепты салатов, чтобы удивить гостей и побаловать своих домочадцев. Предлагаю отличный вариант — салат Красная Шапочка, можно делать несколько вариаций. Рецепт с фото прикладываю, для удобства.
Задолго до новогодних праздников мы начинаем судорожно искать новые рецепты салатов, чтобы удивить гостей и побаловать своих домочадцев. Предлагаю отличный вариант — салат Красная Шапочка, можно делать несколько вариаций. Рецепт с фото прикладываю, для удобства. Мы возьмём :
Мы возьмём : В миску режем листья салата, чем мельче, тем лучше.
В миску режем листья салата, чем мельче, тем лучше. Отваренную и остывшую куриную грудку, или другую часть филе крошим мелкими кусочками.
Отваренную и остывшую куриную грудку, или другую часть филе крошим мелкими кусочками. Перец разрезаем на пополам, вырезаем перегородки и семена и режем маленькими кубиками.
Перец разрезаем на пополам, вырезаем перегородки и семена и режем маленькими кубиками. Яйцо измельчить, лук постараться тоже порезать как можно мельче.
Яйцо измельчить, лук постараться тоже порезать как можно мельче. Добавить горошек, заправить майонезом и перемешать.
Добавить горошек, заправить майонезом и перемешать. Помидоры порезать тонкими дольками и сделать из них «шапку» салату, верхний слой.
Помидоры порезать тонкими дольками и сделать из них «шапку» салату, верхний слой. Мы будем использовать следующие продукты:
Мы будем использовать следующие продукты: Хорошая ветчина вполне может заменить нам мясное филе, ещё она придаст салату другой вкусовой оттенок, попробуйте, вам понравится.
Хорошая ветчина вполне может заменить нам мясное филе, ещё она придаст салату другой вкусовой оттенок, попробуйте, вам понравится. Мы возьмём для рецепта:
Мы возьмём для рецепта: Для рецепта мы возьмём:
Для рецепта мы возьмём:







 Для начала хорошо промойте под водой мясо, затем осушите его бумажным кухонным полотенцем, поместите в кастрюлю, залейте холодной водой, немного подсолите и поставьте вариться на сильный огонь. Когда вода закипит, снимите пену и убавьте огонь. Варите до полной готовности мяса. Картофель и морковь также промойте под проточной водой, поместите в отдельную кастрюльку, залейте водой и поставьте вариться на средний огонь. Готовность овощей проверяйте с помощью острого ножа, проткните им картофель в самом толстом месте и если лезвие проходит легко, значит, овощи готовы. Снимите их с огня и остудите, затем очистите от кожуры, удалите все червоточинки и темные пятна на картофеле, если таковые имеются.
Для начала хорошо промойте под водой мясо, затем осушите его бумажным кухонным полотенцем, поместите в кастрюлю, залейте холодной водой, немного подсолите и поставьте вариться на сильный огонь. Когда вода закипит, снимите пену и убавьте огонь. Варите до полной готовности мяса. Картофель и морковь также промойте под проточной водой, поместите в отдельную кастрюльку, залейте водой и поставьте вариться на средний огонь. Готовность овощей проверяйте с помощью острого ножа, проткните им картофель в самом толстом месте и если лезвие проходит легко, значит, овощи готовы. Снимите их с огня и остудите, затем очистите от кожуры, удалите все червоточинки и темные пятна на картофеле, если таковые имеются. Следом отварите куриные яйца, очистите их от скорлупы. Картофель, яйца и морковь натрите на крупной терке. Все измельченные ингредиенты не смешивайте, а разложите в разные емкости. Теперь извлеките из разрезанного пополам граната, зернышки. Пока отставьте их в сторонку. Отварное и остуженное мясо нарежьте на мелкие кусочки. Ядра грецких орехов измельчите не сильно мелко, чтобы они чувствовались в салате. Репчатый лук, очистите от шелухи, ополосните под холодной проточной водой, а затем обдайте его кипятком, чтобы из него ушла и не чувствовалась вся горечь. Затем нарежьте его на мелкие кубики. Сыр натрите на крупной терке.
Следом отварите куриные яйца, очистите их от скорлупы. Картофель, яйца и морковь натрите на крупной терке. Все измельченные ингредиенты не смешивайте, а разложите в разные емкости. Теперь извлеките из разрезанного пополам граната, зернышки. Пока отставьте их в сторонку. Отварное и остуженное мясо нарежьте на мелкие кусочки. Ядра грецких орехов измельчите не сильно мелко, чтобы они чувствовались в салате. Репчатый лук, очистите от шелухи, ополосните под холодной проточной водой, а затем обдайте его кипятком, чтобы из него ушла и не чувствовалась вся горечь. Затем нарежьте его на мелкие кубики. Сыр натрите на крупной терке. Дно и бока ёмкости, в которой будете формировать салат, смажьте отфильтрованным растительным маслом, чтобы салат в последствие было легче вынуть из нее. Слои салата укладывайте в следующем порядке: — сыр — яйца — морковь — орехи — мясо — лук — картофель. Каждый слой промазывайте майонезом. Теперь ёмкость с салатом плотно оберните специальной пищевой пленкой и уберите в холодильник, минимум на час.
Дно и бока ёмкости, в которой будете формировать салат, смажьте отфильтрованным растительным маслом, чтобы салат в последствие было легче вынуть из нее. Слои салата укладывайте в следующем порядке: — сыр — яйца — морковь — орехи — мясо — лук — картофель. Каждый слой промазывайте майонезом. Теперь ёмкость с салатом плотно оберните специальной пищевой пленкой и уберите в холодильник, минимум на час. После этого, снимите пленку, накройте ёмкость с салатом сервировочным плоским блюдом и очень аккуратно переверните ёмкость. Затем снимите ёмкость и обильно посыпьте салат зернами граната. Подавать этот салатик нужно в холодном виде к праздничному столу или простому семейному ужину.
Приятного Вам аппетита!
После этого, снимите пленку, накройте ёмкость с салатом сервировочным плоским блюдом и очень аккуратно переверните ёмкость. Затем снимите ёмкость и обильно посыпьте салат зернами граната. Подавать этот салатик нужно в холодном виде к праздничному столу или простому семейному ужину.
Приятного Вам аппетита!














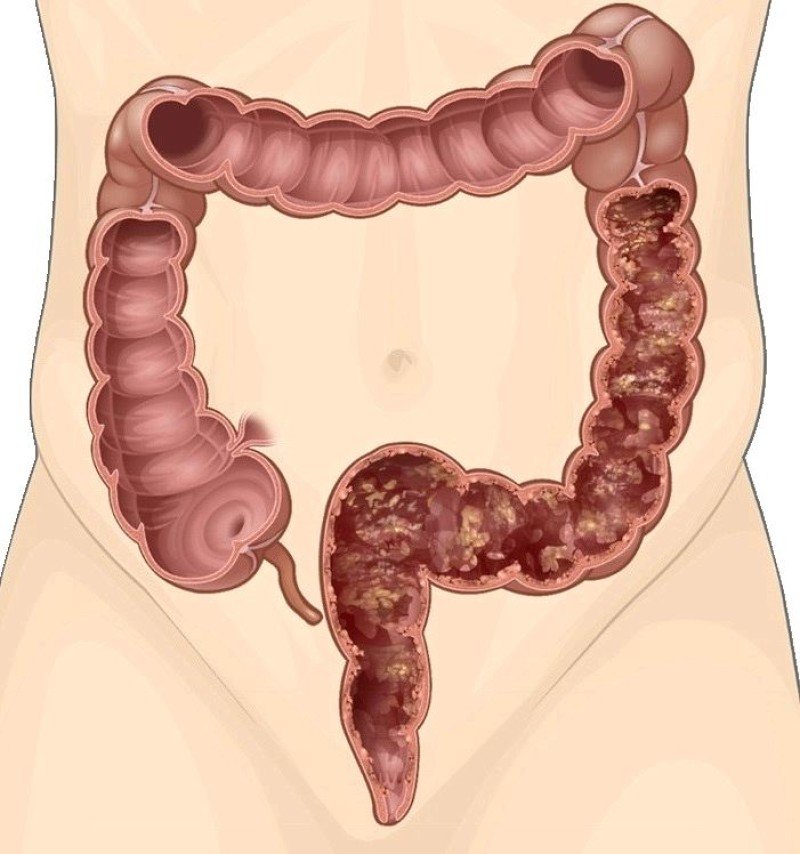
 — Инфекционный колит проявляется в следствие попадания вредных веществ в кровь. Одной из разновидностей инфекционного колита является геморрагический колит.
— Ишемический колит — это поражение тканей толстой кишки, которое связано с нарушением ее кровоснабжения. Сопровождается кишечной непроходимостью.
— Токсический или лекарственный колит проявляется при отравлениях токсинами или некоторыми лекарственными средствами.
— Антибиотикоассоциированный колит — возникает на фоне лечения антибиотиками, нерациональное применение которых нарушает микрофлору кишечника.
— Спастический колит является функциональным расстройством кишечника, причиной которого являются длительные стрессы и депрессии, переутомление и гормональный дисбаланс в организме.
— Инфекционный колит проявляется в следствие попадания вредных веществ в кровь. Одной из разновидностей инфекционного колита является геморрагический колит.
— Ишемический колит — это поражение тканей толстой кишки, которое связано с нарушением ее кровоснабжения. Сопровождается кишечной непроходимостью.
— Токсический или лекарственный колит проявляется при отравлениях токсинами или некоторыми лекарственными средствами.
— Антибиотикоассоциированный колит — возникает на фоне лечения антибиотиками, нерациональное применение которых нарушает микрофлору кишечника.
— Спастический колит является функциональным расстройством кишечника, причиной которого являются длительные стрессы и депрессии, переутомление и гормональный дисбаланс в организме.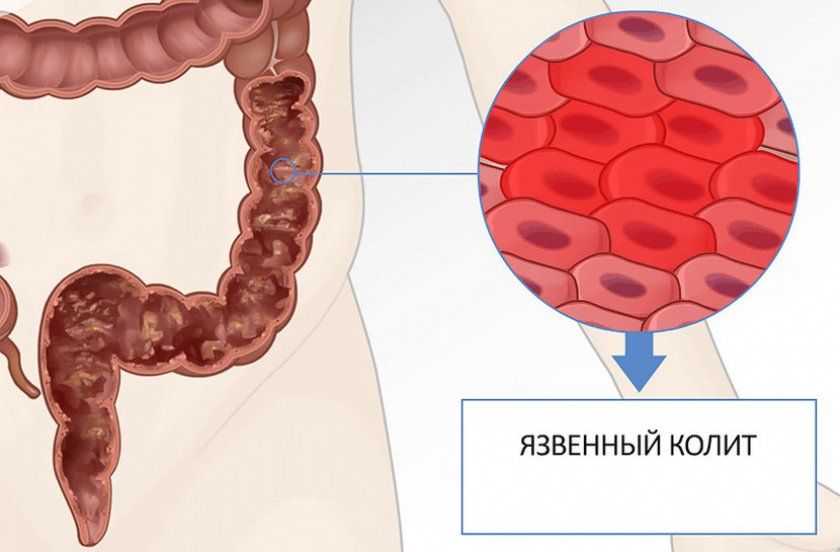
 Иногда встречаются случаи развития болезни в результате хронического копростаза (наличие механического препятствия продвижению каловых масс по толстому кишечнику).
Иногда встречаются случаи развития болезни в результате хронического копростаза (наличие механического препятствия продвижению каловых масс по толстому кишечнику). Возбудители попадают в организм человека в результате питья загрязненной воды и употребления немытых овощей, фруктов и зелени. Наличие инфекции провоцирует бурное течение заболевания. В результате попадания на слизистую оболочку болезнетворных микроорганизмов стенки кишечника начинают отекать, нарушается всасывание необходимых для нормального функционирования организма веществ и элементов, а токсины, вырабатываемые возбудителями, легко попадают в кровоток. Вследствие попадания вредных веществ в кровь начинается интоксикация организма, которая проявляется резким повышением температуры.
Возбудители попадают в организм человека в результате питья загрязненной воды и употребления немытых овощей, фруктов и зелени. Наличие инфекции провоцирует бурное течение заболевания. В результате попадания на слизистую оболочку болезнетворных микроорганизмов стенки кишечника начинают отекать, нарушается всасывание необходимых для нормального функционирования организма веществ и элементов, а токсины, вырабатываемые возбудителями, легко попадают в кровоток. Вследствие попадания вредных веществ в кровь начинается интоксикация организма, которая проявляется резким повышением температуры.
 Затем проводится пальпации живота, при которой определяются болезненные участки брюшной стенки, пораженные сегменты толстой кишки и т.д.
Затем проводится пальпации живота, при которой определяются болезненные участки брюшной стенки, пораженные сегменты толстой кишки и т.д.
 Необходимо дробное питание не менее пяти раз за день, при этом ужинать следует не позднее семи часов вечера. В рационе питания должна преобладать белковая пища. Во избежание развития авитаминоза и анемии диету нужно составлять так, чтобы в организм поступало необходимое количество полезных веществ.
Необходимо дробное питание не менее пяти раз за день, при этом ужинать следует не позднее семи часов вечера. В рационе питания должна преобладать белковая пища. Во избежание развития авитаминоза и анемии диету нужно составлять так, чтобы в организм поступало необходимое количество полезных веществ.
 На незапущенных стадиях проводится консервативное лечение, при тяжелом течении, сопровождающимся осложнениями, проводится оперативное вмешательство по удалению пораженных участков.
На незапущенных стадиях проводится консервативное лечение, при тяжелом течении, сопровождающимся осложнениями, проводится оперативное вмешательство по удалению пораженных участков. При незапущенном колите и отсутствии осложнений назначается медикаментозная терапия, предполагающая применение препаратов следующих групп:
При незапущенном колите и отсутствии осложнений назначается медикаментозная терапия, предполагающая применение препаратов следующих групп:

 Инкубационный период длится от 3 до 8 дней, при средней продолжительности 3-4 дня. Большинство пациентов выздоравливает в течение 10 дней, но у незначительного числа пациентов (особенно детей раннего возраста и пожилых людей) инфекция может приводить к развитию такой представляющей угрозу для жизни болезни, как гемолитический уремический синдром (ГУС). Для ГУС характерны острая почечная недостаточность, гемолитическая анемия и тромбоцитопения (низкий уровень тромбоцитов в крови).
Инкубационный период длится от 3 до 8 дней, при средней продолжительности 3-4 дня. Большинство пациентов выздоравливает в течение 10 дней, но у незначительного числа пациентов (особенно детей раннего возраста и пожилых людей) инфекция может приводить к развитию такой представляющей угрозу для жизни болезни, как гемолитический уремический синдром (ГУС). Для ГУС характерны острая почечная недостаточность, гемолитическая анемия и тромбоцитопения (низкий уровень тромбоцитов в крови).
 Примеры пищевых продуктов, явившихся причиной вспышек E. coli O157:H7, включают не прошедшие надлежащую тепловую обработку гамбургеры, копченую салями, непастеризованный свежевыжатый яблочный сок, йогурт и сыр, приготовленный из сырого молока.
Примеры пищевых продуктов, явившихся причиной вспышек E. coli O157:H7, включают не прошедшие надлежащую тепловую обработку гамбургеры, копченую салями, непастеризованный свежевыжатый яблочный сок, йогурт и сыр, приготовленный из сырого молока. Были зарегистрированы бессимптомные носители, то есть лица, у которых не проявляются клинические симптомы болезни, но которые способны инфицировать других людей. Период выделения бактерий STEC у взрослых людей длится примерно одну неделю или менее, а у детей этот период может быть более длительным. В числе значительных факторов риска инфицирования STEC отмечается также посещение ферм и других мест содержания сельскохозяйственных животных, где возможен прямой контакт с ними.
Были зарегистрированы бессимптомные носители, то есть лица, у которых не проявляются клинические симптомы болезни, но которые способны инфицировать других людей. Период выделения бактерий STEC у взрослых людей длится примерно одну неделю или менее, а у детей этот период может быть более длительным. В числе значительных факторов риска инфицирования STEC отмечается также посещение ферм и других мест содержания сельскохозяйственных животных, где возможен прямой контакт с ними. Надлежащая практика убоя скота и соблюдение гигиены снижают уровень загрязнения туш фекалиями, но не гарантируют отсутствия бактерий STEC в продуктах. Для сведения к минимуму микробиологического заражения крайне важно проводить обучение гигиеническим навыкам при обращении с пищевыми продуктами среди работников ферм, скотобоен и предприятий по производству пищевых продуктов. Единственным эффективным способом уничтожения бактерий STEC в пищевых продуктах является бактерицидная обработка, такая как нагревание (например, тепловая обработка или пастеризация) или облучение.
Надлежащая практика убоя скота и соблюдение гигиены снижают уровень загрязнения туш фекалиями, но не гарантируют отсутствия бактерий STEC в продуктах. Для сведения к минимуму микробиологического заражения крайне важно проводить обучение гигиеническим навыкам при обращении с пищевыми продуктами среди работников ферм, скотобоен и предприятий по производству пищевых продуктов. Единственным эффективным способом уничтожения бактерий STEC в пищевых продуктах является бактерицидная обработка, такая как нагревание (например, тепловая обработка или пастеризация) или облучение.





 В отдельных случаях могут использоваться ванкомицин, ко-тримоксазол. Противогрибковые препараты назначаются по показаниям.
В отдельных случаях могут использоваться ванкомицин, ко-тримоксазол. Противогрибковые препараты назначаются по показаниям.  Применяются при длительной терапии кортикостероидами для достижения стойкого клинического эффекта с помощью минимальных доз.
Применяются при длительной терапии кортикостероидами для достижения стойкого клинического эффекта с помощью минимальных доз.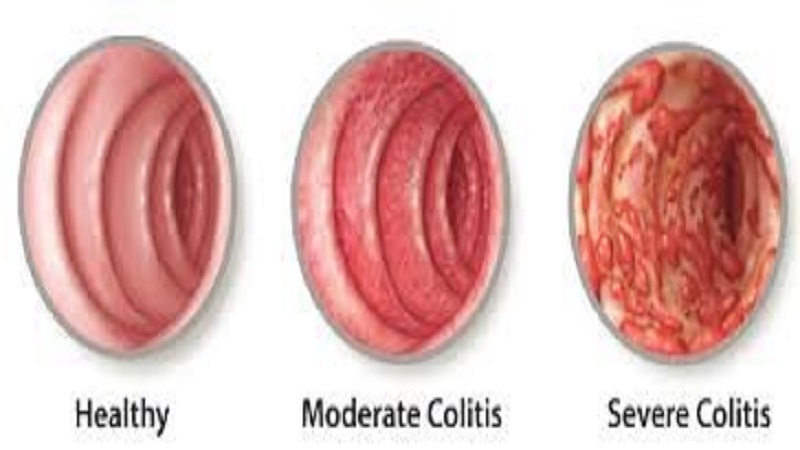
 Контакты. Причин, провоцирующих развитие колита у собаки, много. Симптомы можно заметить по тому, как животное ходит в туалет. Вы узнаете о причинах запора у домашнего питомца, симптомах, лечении в домашних условиях и в клинике, профилактике запоров. А здесь подробнее о сальмонеллезе у собак. Колит у собак — симптомы и причины появления болезни, в каких случаях обращаться к ветеринарам. Колит у собак: лечение. Обычно улучшение наступает уже на 2-3 день от начала лечения колита у собак, но надежные и долговременные результаты дает соблюдение специальной диеты. Колит у собак, или по-другому, воспалительный процесс в стенках толстой или прямой кишки, протекает практически так же, как у людей, вызывая комплекс неприятных симптомов. Существует множество причин, способных вызвать эту болезнь, что обуславливает ее распространенность. Медицина же. Колит — чрезвычайно распространенное заболевание у собак. Приготовление гипоаллергенной диеты в домашних условиях связано с известными хлопотами. Иногда предлагаемая универсальная схема лечения колита у собак оказывается недостаточно эффективной (5-7% случаев).
Контакты. Причин, провоцирующих развитие колита у собаки, много. Симптомы можно заметить по тому, как животное ходит в туалет. Вы узнаете о причинах запора у домашнего питомца, симптомах, лечении в домашних условиях и в клинике, профилактике запоров. А здесь подробнее о сальмонеллезе у собак. Колит у собак — симптомы и причины появления болезни, в каких случаях обращаться к ветеринарам. Колит у собак: лечение. Обычно улучшение наступает уже на 2-3 день от начала лечения колита у собак, но надежные и долговременные результаты дает соблюдение специальной диеты. Колит у собак, или по-другому, воспалительный процесс в стенках толстой или прямой кишки, протекает практически так же, как у людей, вызывая комплекс неприятных симптомов. Существует множество причин, способных вызвать эту болезнь, что обуславливает ее распространенность. Медицина же. Колит — чрезвычайно распространенное заболевание у собак. Приготовление гипоаллергенной диеты в домашних условиях связано с известными хлопотами. Иногда предлагаемая универсальная схема лечения колита у собак оказывается недостаточно эффективной (5-7% случаев). У таких животных мы. Начинают лечение колита у собак только после установки точной причины, спровоцировавшей воспалительный процесс. применение противовоспалительных препаратов и абсорбентов – Полисорб, Смекта. Лечение в домашних условиях животного с диагностированным колитом может осуществляться. Диеты, препараты, чтобы вылечить симптомы колита у собаки. Колит у собак – это воспаление толстой или прямой кишки, которое сопровождается расстройством кишечника и жидким. Такие причины выявить в домашних условиях невозможно. Поэтому необходимо обратиться к специалисту. В редких случаях. Диагностика колита. Некоторые владельцы, заподозрив, что у собаки воспаление толстого кишечника, не спешат посетить ветврача, а начинают лечение в домашних условиях. И зря, потому как нельзя без правильной диагностики, которая должна быть проведена в условиях клиники специалистом, точно определить. Лечение колита у собаки в домашних условиях включает в себя и соблюдение специальной диеты. Она назначается после устранения воспаления и обострения болезни.
У таких животных мы. Начинают лечение колита у собак только после установки точной причины, спровоцировавшей воспалительный процесс. применение противовоспалительных препаратов и абсорбентов – Полисорб, Смекта. Лечение в домашних условиях животного с диагностированным колитом может осуществляться. Диеты, препараты, чтобы вылечить симптомы колита у собаки. Колит у собак – это воспаление толстой или прямой кишки, которое сопровождается расстройством кишечника и жидким. Такие причины выявить в домашних условиях невозможно. Поэтому необходимо обратиться к специалисту. В редких случаях. Диагностика колита. Некоторые владельцы, заподозрив, что у собаки воспаление толстого кишечника, не спешат посетить ветврача, а начинают лечение в домашних условиях. И зря, потому как нельзя без правильной диагностики, которая должна быть проведена в условиях клиники специалистом, точно определить. Лечение колита у собаки в домашних условиях включает в себя и соблюдение специальной диеты. Она назначается после устранения воспаления и обострения болезни. Согласно диете, собака должна питаться лечебными кормами. Почему развивается колит у собакТолстая кишка в организме собаки ответственна за несколько важных функций: всасывание. Рассмотрим, что может спровоцировать колит у собаки: Неправильно подобранный рацион – кормление животных пищей со стола (жирное, жареное, острое), чрезмерное количество.
Согласно диете, собака должна питаться лечебными кормами. Почему развивается колит у собакТолстая кишка в организме собаки ответственна за несколько важных функций: всасывание. Рассмотрим, что может спровоцировать колит у собаки: Неправильно подобранный рацион – кормление животных пищей со стола (жирное, жареное, острое), чрезмерное количество. Свободные радикалы, аллергены и токсины выводятся, тело очищается от шлаков. Покров улучшается (цвет становится здоровым, тон – ровным). Усиливается моторная функция кишечника, обеспечивается питание на клеточном уровне.
Свободные радикалы, аллергены и токсины выводятся, тело очищается от шлаков. Покров улучшается (цвет становится здоровым, тон – ровным). Усиливается моторная функция кишечника, обеспечивается питание на клеточном уровне. Геморрагический колит, остро начинаясь, проявляется сильными спазмами в животе и водянистой диареей, быстро приобретающей кровавый. Что такое геморрагический колит? Геморрагическое воспаление кишечника — один из видов инфекционного колита, является воспалительным процессом, протекающим на слизистой оболочке и на стенках толстого кишечника. Каковы симптомы и особенности лечения геморрагического колита? 16.04.2019Автор: Румянцев. Г. Геморрагический колит – это такой вид гастроэнтерита, при котором происходит инфицирование толстого. Содержание. 1. Причины патологии. 2. Симптомы геморрагического колита. 3. Возможные осложнения. 4. Диагностика. 5. Методы лечения. 6. Профилактика. Причины патологии. Главная причина – кишечная палочка, которая. Геморрагический колит — разновидность гастроэнтерита, при котором некоторые штаммы кишечной палочки инфицируют толстую кишку и вырабатывают токсин, вызывающий внезапный понос с появлением в каловых массах крови. Геморрагический колит является разновидностью инфекционного и представляет собой воспаление слизистой оболочки и стенок толстого кишечника.
Геморрагический колит, остро начинаясь, проявляется сильными спазмами в животе и водянистой диареей, быстро приобретающей кровавый. Что такое геморрагический колит? Геморрагическое воспаление кишечника — один из видов инфекционного колита, является воспалительным процессом, протекающим на слизистой оболочке и на стенках толстого кишечника. Каковы симптомы и особенности лечения геморрагического колита? 16.04.2019Автор: Румянцев. Г. Геморрагический колит – это такой вид гастроэнтерита, при котором происходит инфицирование толстого. Содержание. 1. Причины патологии. 2. Симптомы геморрагического колита. 3. Возможные осложнения. 4. Диагностика. 5. Методы лечения. 6. Профилактика. Причины патологии. Главная причина – кишечная палочка, которая. Геморрагический колит — разновидность гастроэнтерита, при котором некоторые штаммы кишечной палочки инфицируют толстую кишку и вырабатывают токсин, вызывающий внезапный понос с появлением в каловых массах крови. Геморрагический колит является разновидностью инфекционного и представляет собой воспаление слизистой оболочки и стенок толстого кишечника. Признаки геморрагического колита и лечение Геморрагический колит является разновидностью инфекционного и представляет собой воспаление слизистой оболочки и стенок толстого кишечника. Заболевание возникает, когда.
Признаки геморрагического колита и лечение Геморрагический колит является разновидностью инфекционного и представляет собой воспаление слизистой оболочки и стенок толстого кишечника. Заболевание возникает, когда. Каждую осень переживаю обострение. Сейчас начала пить пихтовый вар. Хорошее средство, кашель проходит намного быстрее.
Каждую осень переживаю обострение. Сейчас начала пить пихтовый вар. Хорошее средство, кашель проходит намного быстрее. coli , не повод для смеха.
coli , не повод для смеха.
 Смертельные случаи колита E. coli обычно возникают из-за ГУС и чаще встречаются у детей и пожилых людей.
Смертельные случаи колита E. coli обычно возникают из-за ГУС и чаще встречаются у детей и пожилых людей. coli через фекалии.
coli через фекалии.


 Токсин также повреждает слизистую оболочку толстой кишки и почек.
Токсин также повреждает слизистую оболочку толстой кишки и почек. Антибиотики и противодиарейные препараты (например, имодиум) особенно , а не рекомендуются для лечения инфекций E. coli O157: H7. Использование этих лекарств было связано с более тяжелым заболеванием; по-видимому, они могут увеличивать продолжительность диареи, усиливать действие токсина Шига и увеличивать риск гемолитико-уремического синдрома.
Антибиотики и противодиарейные препараты (например, имодиум) особенно , а не рекомендуются для лечения инфекций E. coli O157: H7. Использование этих лекарств было связано с более тяжелым заболеванием; по-видимому, они могут увеличивать продолжительность диареи, усиливать действие токсина Шига и увеличивать риск гемолитико-уремического синдрома.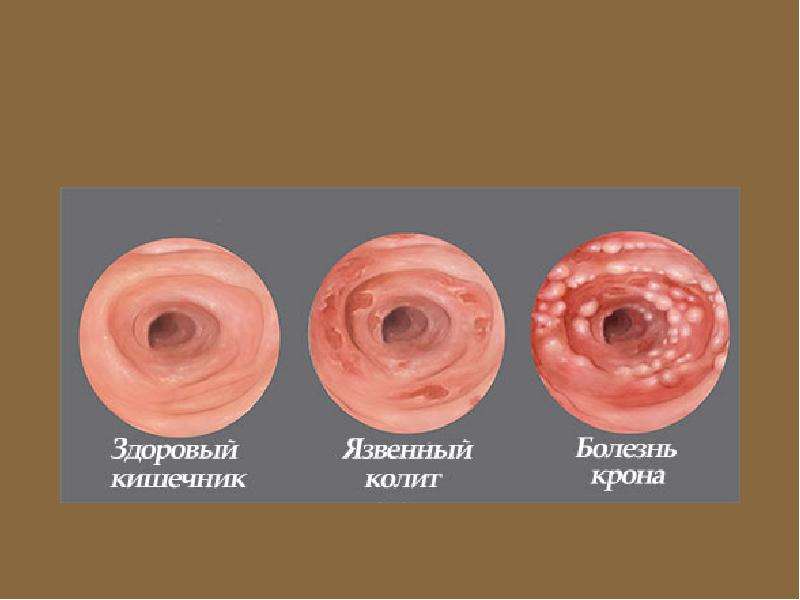 Большинство видов кишечной палочки безвредны (даже полезны), но некоторые штаммы могут вызывать инфекции мочевыводящих путей, пневмонию и другие заболевания. В частности, серотипы E. coli, которые продуцируют токсин Шига, являются особенно патогенными и могут вызывать геморрагический колит, некроз кишечника, судороги, тяжелую анемию, повреждение почек, почечную недостаточность и смерть.Ежегодно от 50 до 100 американцев умирают и более 2000 госпитализируются из-за инфекции кишечной палочки. Узнайте больше о других типах болезней пищевого происхождения.
Большинство видов кишечной палочки безвредны (даже полезны), но некоторые штаммы могут вызывать инфекции мочевыводящих путей, пневмонию и другие заболевания. В частности, серотипы E. coli, которые продуцируют токсин Шига, являются особенно патогенными и могут вызывать геморрагический колит, некроз кишечника, судороги, тяжелую анемию, повреждение почек, почечную недостаточность и смерть.Ежегодно от 50 до 100 американцев умирают и более 2000 госпитализируются из-за инфекции кишечной палочки. Узнайте больше о других типах болезней пищевого происхождения. Поскольку существует инкубационный период (обычно 2-5 дней), полное проявление симптомов может произойти только через несколько дней после заражения. Заболевание обычно начинается с диареи, тошноты, рвоты и спазмов желудка. В некоторых случаях может развиться небольшое повышение температуры тела. Диарея часто становится заметно кровавой, что считается классическим клиническим признаком отравления кишечной палочкой. Окончательный диагноз ставится путем лабораторного исследования образца кала инфицированного пациента.
Поскольку существует инкубационный период (обычно 2-5 дней), полное проявление симптомов может произойти только через несколько дней после заражения. Заболевание обычно начинается с диареи, тошноты, рвоты и спазмов желудка. В некоторых случаях может развиться небольшое повышение температуры тела. Диарея часто становится заметно кровавой, что считается классическим клиническим признаком отравления кишечной палочкой. Окончательный диагноз ставится путем лабораторного исследования образца кала инфицированного пациента. CDC и некоторые независимые исследователи посоветовали не назначать антибиотики против E.coli, поскольку они могут увеличить риск развития ГУС у пациента. Около 10-15% пациентов, инфицированных E. coli 0157: H7 или другой E. coli, продуцирующей токсин Shiga, будут испытывать ГУС от легкой до тяжелой степени. Пациентам, страдающим ГУС, обычно требуется госпитализация на срок от нескольких дней до нескольких месяцев. Наиболее вероятно полное выздоровление, но примерно каждый третий пациент с ГУС будет страдать от долгосрочных последствий, таких как потеря функции почек, повреждение поджелудочной железы, высокое кровяное давление, слепота и в небольшом числе случаев смерть.Смертность от ГУС значительно снизилась и сейчас составляет всего 3-5% в США и других развитых странах.
CDC и некоторые независимые исследователи посоветовали не назначать антибиотики против E.coli, поскольку они могут увеличить риск развития ГУС у пациента. Около 10-15% пациентов, инфицированных E. coli 0157: H7 или другой E. coli, продуцирующей токсин Shiga, будут испытывать ГУС от легкой до тяжелой степени. Пациентам, страдающим ГУС, обычно требуется госпитализация на срок от нескольких дней до нескольких месяцев. Наиболее вероятно полное выздоровление, но примерно каждый третий пациент с ГУС будет страдать от долгосрочных последствий, таких как потеря функции почек, повреждение поджелудочной железы, высокое кровяное давление, слепота и в небольшом числе случаев смерть.Смертность от ГУС значительно снизилась и сейчас составляет всего 3-5% в США и других развитых странах. Пищевое отравление кишечной палочкой чаще всего связано с зараженным говяжьим фаршем, но другие известные источники пищи включают мясо другого домашнего скота (курицы, свиньи, овцы), оленину, колбасы, пепперони, молочные продукты (особенно непастеризованное молоко и сыры, приготовленные из сырого сырья). молоко), непастеризованный яблочный, апельсиновый или другие фруктовые соки, непастеризованный сидр и сырые продукты, такие как салат, шпинат, грибы, петрушка и ростки люцерны.Мясо обычно заражается во время убоя, когда кишечник или фекалии животного контактируют с тушей. Реже люди заражаются, глотая воду во время отдыха в мелком озере, бассейне или аквапарке, которые были заражены фекалиями человека или животных, содержащими патогены E. coli. Вода из колодцев и другие источники воды, предназначенные для потребления человеком, испортились и также вызвали инфекции E. coli. Передача от человека к человеку также возможна при контакте с человеческими фекалиями инфицированного человека.Вот почему мытье рук так важно.
Пищевое отравление кишечной палочкой чаще всего связано с зараженным говяжьим фаршем, но другие известные источники пищи включают мясо другого домашнего скота (курицы, свиньи, овцы), оленину, колбасы, пепперони, молочные продукты (особенно непастеризованное молоко и сыры, приготовленные из сырого сырья). молоко), непастеризованный яблочный, апельсиновый или другие фруктовые соки, непастеризованный сидр и сырые продукты, такие как салат, шпинат, грибы, петрушка и ростки люцерны.Мясо обычно заражается во время убоя, когда кишечник или фекалии животного контактируют с тушей. Реже люди заражаются, глотая воду во время отдыха в мелком озере, бассейне или аквапарке, которые были заражены фекалиями человека или животных, содержащими патогены E. coli. Вода из колодцев и другие источники воды, предназначенные для потребления человеком, испортились и также вызвали инфекции E. coli. Передача от человека к человеку также возможна при контакте с человеческими фекалиями инфицированного человека.Вот почему мытье рук так важно. Имеются также задокументированные случаи передачи вируса от животного человеку (обычно из рук в рот) после контакта с домашним скотом на ферме, ярмарке или в контактном зоопарке.
Имеются также задокументированные случаи передачи вируса от животного человеку (обычно из рук в рот) после контакта с домашним скотом на ферме, ярмарке или в контактном зоопарке. Никто не должен готовить, обрабатывать или употреблять пищу, не вымыв предварительно руки.Следует избегать употребления непастеризованного молока, соков или сидра, их нельзя давать детям. Всем, кто страдает диареей, следует тщательно мыть руки после дефекации. Каждый, кто ухаживает за ребенком или другим человеком с диареей, должен носить одноразовые перчатки и мыть руки после каждого контакта. Детям не следует делить воду в ванне с теми, у кого была диарея, а дети ясельного возраста, все еще носящие подгузники, не должны посещать бассейны. Людям следует избегать бассейнов, недостаточно обработанных хлором.
Никто не должен готовить, обрабатывать или употреблять пищу, не вымыв предварительно руки.Следует избегать употребления непастеризованного молока, соков или сидра, их нельзя давать детям. Всем, кто страдает диареей, следует тщательно мыть руки после дефекации. Каждый, кто ухаживает за ребенком или другим человеком с диареей, должен носить одноразовые перчатки и мыть руки после каждого контакта. Детям не следует делить воду в ванне с теми, у кого была диарея, а дети ясельного возраста, все еще носящие подгузники, не должны посещать бассейны. Людям следует избегать бассейнов, недостаточно обработанных хлором. Адвокаты по травмам в Ragland Law Firm, LLC также могут рассматривать дела, связанные со вспышкой рекреационного водного заболевания, вызванного кишечной палочкой или другими патогенами, передающимися через воду. Они доступны для возбуждения исков в Атланте, Картерсвилле, Далтоне, Макдонау, Гриффине, Коньерсе, Огасте, Мейконе и во всех других частях Джорджии.Они также доступны для представления жертв пищевого отравления или анафилаксии пищевой аллергии в Южной Каролине, Флориде, Алабаме, Теннесси и других штатах на юго-востоке. Любой, кто пострадал от пищевого отравления кишечной палочкой или любого другого пищевого заболевания, должен связаться с нами, чтобы проконсультироваться с опытным юристом по безопасности пищевых продуктов.
Адвокаты по травмам в Ragland Law Firm, LLC также могут рассматривать дела, связанные со вспышкой рекреационного водного заболевания, вызванного кишечной палочкой или другими патогенами, передающимися через воду. Они доступны для возбуждения исков в Атланте, Картерсвилле, Далтоне, Макдонау, Гриффине, Коньерсе, Огасте, Мейконе и во всех других частях Джорджии.Они также доступны для представления жертв пищевого отравления или анафилаксии пищевой аллергии в Южной Каролине, Флориде, Алабаме, Теннесси и других штатах на юго-востоке. Любой, кто пострадал от пищевого отравления кишечной палочкой или любого другого пищевого заболевания, должен связаться с нами, чтобы проконсультироваться с опытным юристом по безопасности пищевых продуктов.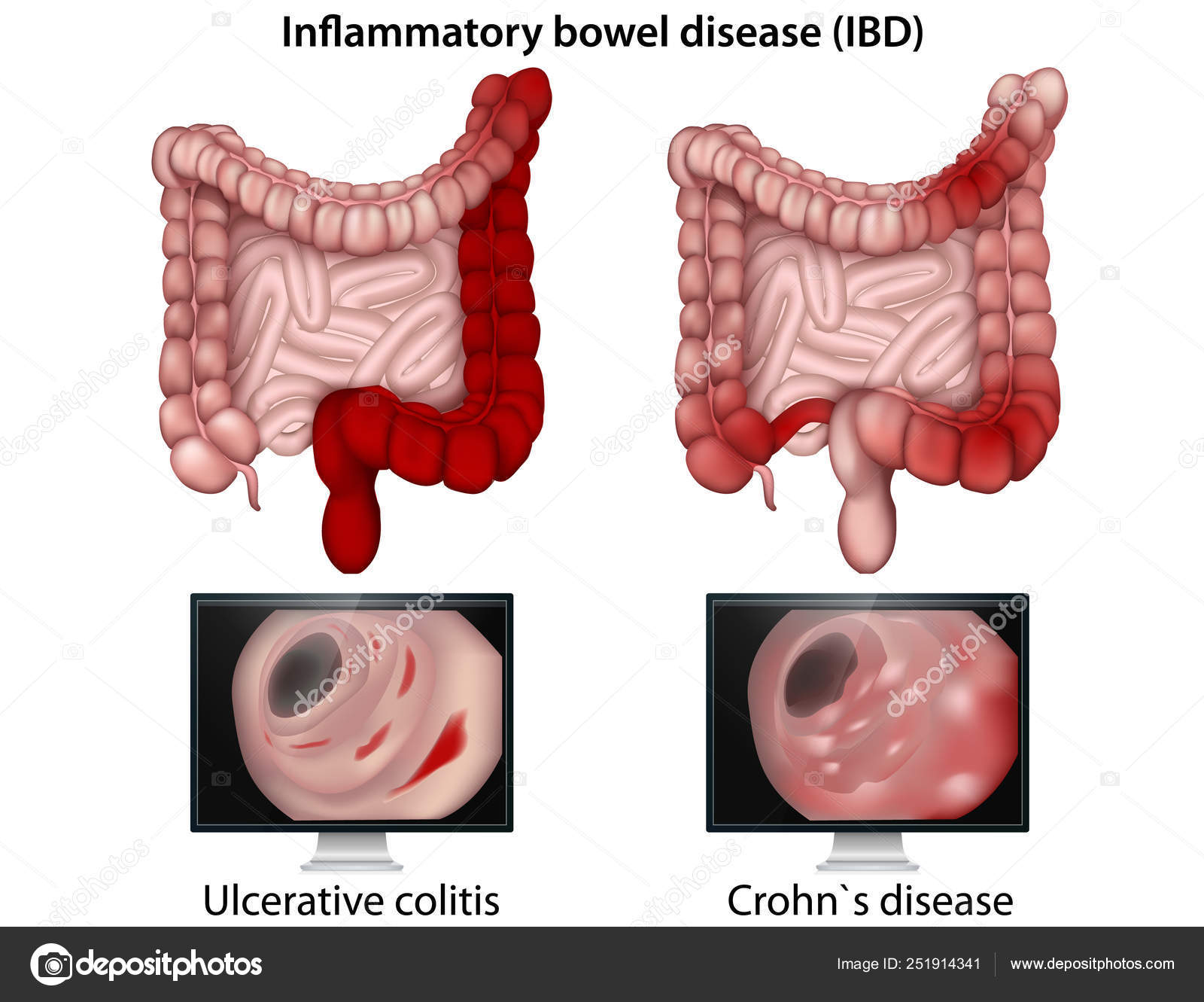
 Вы должны отключить приложение при входе в систему или уточнить у системного администратора.
Вы должны отключить приложение при входе в систему или уточнить у системного администратора.


 Мы также хотим
Мы также хотим , Ремис Р., Helgerson S., McGee H., Wells J., David B., Blake P., Hebert R., Olcott E.,
, Ремис Р., Helgerson S., McGee H., Wells J., David B., Blake P., Hebert R., Olcott E., S., Cho YS, Koh YS, Shim KH, Choi YK, Kim HK, Kim CN, Kim SS, Chae HS,
S., Cho YS, Koh YS, Shim KH, Choi YK, Kim HK, Kim CN, Kim SS, Chae HS,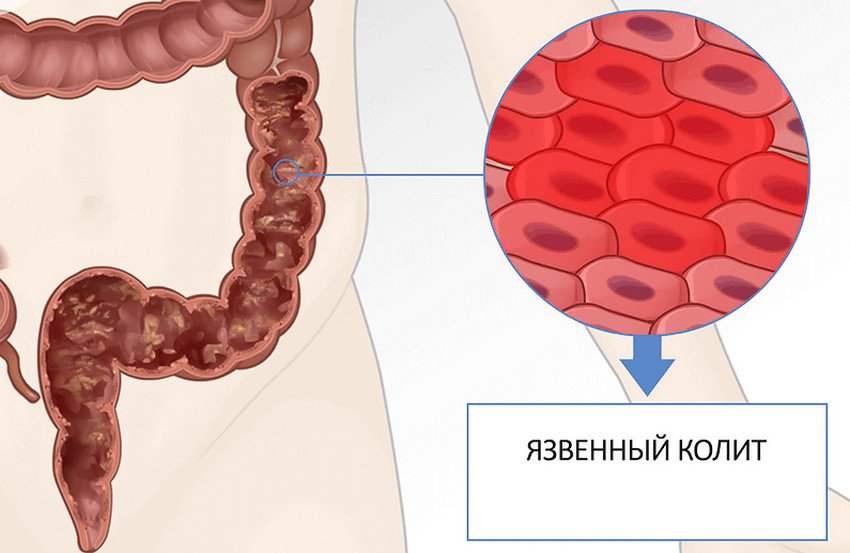
 , Симс Х.В., Брайан Л. (1984): единичные случаи геморрагического колита
, Симс Х.В., Брайан Л. (1984): единичные случаи геморрагического колита
 coli инфекции. Журнал прикладной микробиологии 100 (1): 85-97.
coli инфекции. Журнал прикладной микробиологии 100 (1): 85-97. Американское общество педиатрии
Американское общество педиатрии e42; викторина e30. [Медлайн].
e42; викторина e30. [Медлайн].
 Гастроэнтерология . 2011 Май. 140 (6): 1785-94. [Медлайн].
Гастроэнтерология . 2011 Май. 140 (6): 1785-94. [Медлайн]. Ам Дж. Гастроэнтерол .2008 июн.103 (6): 1524-31. [Медлайн].
Ам Дж. Гастроэнтерол .2008 июн.103 (6): 1524-31. [Медлайн]. 2016 19 мая. [Medline].
2016 19 мая. [Medline]. 2012 Июль 47 (7): 745-50. [Медлайн].
2012 Июль 47 (7): 745-50. [Медлайн]. Гастроэнтерология . 2010 26 февраля. [Medline].
Гастроэнтерология . 2010 26 февраля. [Medline]. Лечение противоопухолевым фактором некроза при воспалительных заболеваниях кишечника у детей. Воспаление кишечника . 2012 май. 18 (5): 985-1002. [Медлайн].
Лечение противоопухолевым фактором некроза при воспалительных заболеваниях кишечника у детей. Воспаление кишечника . 2012 май. 18 (5): 985-1002. [Медлайн]. Дж Педиатр . 2010 Март 156 (3): 397-401. [Медлайн].
Дж Педиатр . 2010 Март 156 (3): 397-401. [Медлайн]. Воспаление кишечника . 2014 16 сентября [Medline].
Воспаление кишечника . 2014 16 сентября [Medline]. Инфликсимаб снижает количество эндоскопических, но не клинических рецидивов болезни Крона после илеоколонической резекции. Гастроэнтерология . 2016 июнь 150 (7): 1568-78. [Медлайн].
Инфликсимаб снижает количество эндоскопических, но не клинических рецидивов болезни Крона после илеоколонической резекции. Гастроэнтерология . 2016 июнь 150 (7): 1568-78. [Медлайн]. J Pediatr 64: 478–491
J Pediatr 64: 478–491 В: Kaplan BS, Trompeter RS, Moake JL (eds) Гемолитико-уремический синдром и тромботическая тромбоцитопеническая пурпура. Marcel Dekker Inc, Нью-Йорк, стр. 97–112
В: Kaplan BS, Trompeter RS, Moake JL (eds) Гемолитико-уремический синдром и тромботическая тромбоцитопеническая пурпура. Marcel Dekker Inc, Нью-Йорк, стр. 97–112 Гастроэнтерология 76: 728–733
Гастроэнтерология 76: 728–733 Педиатрия 62: 54–56
Педиатрия 62: 54–56




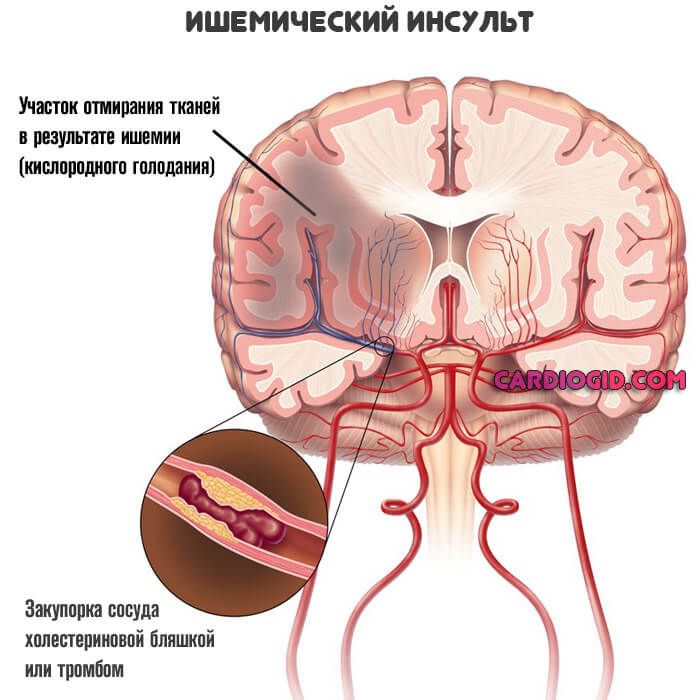





 Главным признаком инфаркта служит сильная сердечная боль, не устраняемая обезболивающими препаратами
Главным признаком инфаркта служит сильная сердечная боль, не устраняемая обезболивающими препаратами Достоверно установить диагноз можно только в стационаре
Достоверно установить диагноз можно только в стационаре Пациентам, перенесшим инфаркт, нужно наблюдаться у кардиолога
Пациентам, перенесшим инфаркт, нужно наблюдаться у кардиолога





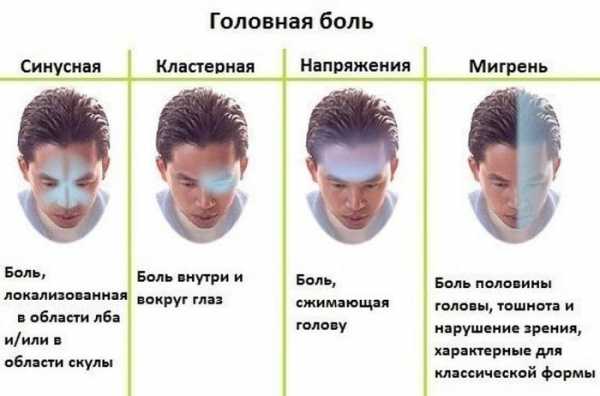

 Чаще всего головные боли появляются на фоне употребления шоколада.
Чаще всего головные боли появляются на фоне употребления шоколада.

 Содержание этого микроэлемента в полноценном и разнообразном суточном рационе питания составляет 10-15 мг, из которых лишь 10-15% усваивается организмом1. Неудивительно, что по оценкам экспертов ВОЗ около 4 миллиардов человек в мире испытывают дефицит железа4!
Содержание этого микроэлемента в полноценном и разнообразном суточном рационе питания составляет 10-15 мг, из которых лишь 10-15% усваивается организмом1. Неудивительно, что по оценкам экспертов ВОЗ около 4 миллиардов человек в мире испытывают дефицит железа4!
 Максимальное усвоение микроэлемента и хорошую переносимость средства без побочных эффектов со стороны желудочно-кишечного тракта обеспечивает аминокислотный хелатный комплекс6.
Максимальное усвоение микроэлемента и хорошую переносимость средства без побочных эффектов со стороны желудочно-кишечного тракта обеспечивает аминокислотный хелатный комплекс6.
 Гастроэнтерология Санкт-Петербурга, 2016; 1-2: 2-5.
Гастроэнтерология Санкт-Петербурга, 2016; 1-2: 2-5.
 11.2017 г. Аналог для сравнения выбран по действующим компонентам.
11.2017 г. Аналог для сравнения выбран по действующим компонентам.
 Во-вторых, у ребенка тоже может появиться анемия, причем как во время беременности, так и после рождения. Еще при анемии чаще бывает токсикоз и какие-то другие осложнения беременности. Есть и другой важный момент: в родах женщина всегда теряет какое-то количество крови, и если у нее есть анемия, то восстановить свое здоровье после рождения ребенка может быть сложнее.
Во-вторых, у ребенка тоже может появиться анемия, причем как во время беременности, так и после рождения. Еще при анемии чаще бывает токсикоз и какие-то другие осложнения беременности. Есть и другой важный момент: в родах женщина всегда теряет какое-то количество крови, и если у нее есть анемия, то восстановить свое здоровье после рождения ребенка может быть сложнее.

 Поэтому всем беременным надо сдавать общий анализ крови (ОАК) как минимум два раза.
Поэтому всем беременным надо сдавать общий анализ крови (ОАК) как минимум два раза. Если все дело в железе, то в биохимии крови будут следующие показатели:
Если все дело в железе, то в биохимии крови будут следующие показатели:

 C, E, B12, foolhape
C, E, B12, foolhape ..‘,
trigger: {
text: »,
html: »,
textPrev: ’36’,
htmlPrev: »,
offset: 0, totalProductsCount: ’29’,
productsPerPage: ’36’,
},
toolbarSelector: ‘.toolbar’,
toolbarAction: ‘show’,
memoryActive: true };
..‘,
trigger: {
text: »,
html: »,
textPrev: ’36’,
htmlPrev: »,
offset: 0, totalProductsCount: ’29’,
productsPerPage: ’36’,
},
toolbarSelector: ‘.toolbar’,
toolbarAction: ‘show’,
memoryActive: true }; Это связано с низкой биодоступностью железа — при контакте с кислородом железо образует оксиды, которые слабо растворимы и поэтому сложно доступны для поглощения организмом.
Это связано с низкой биодоступностью железа — при контакте с кислородом железо образует оксиды, которые слабо растворимы и поэтому сложно доступны для поглощения организмом. Очень часто дефицит железа встречается у девочек-подростков, потому что менструальные потери железа накладываются на потребность в быстром росте.
Очень часто дефицит железа встречается у девочек-подростков, потому что менструальные потери железа накладываются на потребность в быстром росте.
 m. (Sucrosomial Iron®) и витамины для использования при недостаточности питания или когда есть повышенная по… Читать подробнее
m. (Sucrosomial Iron®) и витамины для использования при недостаточности питания или когда есть повышенная по… Читать подробнее Кроме того, он содержит витамины группы B, включая тиамин, рибо… Читать подробнее
Кроме того, он содержит витамины группы B, включая тиамин, рибо… Читать подробнее Содержит экстракты растений и концентраты фруктовых соков. Железо, витамины B2, B6, B12 и C помогают снизить утомляемость… Читать подробнее
Содержит экстракты растений и концентраты фруктовых соков. Железо, витамины B2, B6, B12 и C помогают снизить утомляемость… Читать подробнее Также содержит витамины C, B12 и фолиевую кислоту…. Читать подробнее
Также содержит витамины C, B12 и фолиевую кислоту…. Читать подробнее
 Читать подробнее
Читать подробнее ru. О критериях отбора. Данный материал носит субъективный характер, не является рекламой и не служит руководством к покупке. Перед покупкой необходима консультация со специалистом.
ru. О критериях отбора. Данный материал носит субъективный характер, не является рекламой и не служит руководством к покупке. Перед покупкой необходима консультация со специалистом. Пожалуй, это единственная группа людей, которым подобные средства назначают для профилактики.
Пожалуй, это единственная группа людей, которым подобные средства назначают для профилактики.

 После наступления беременности ситуация ухудшается. 320–500 мг этого вещества уходит на прирост гемоглобина и возросший клеточный метаболизм, 100 мг — на построение плаценты, 50 мг — на увеличение размеров матки, 400–500 мг — на потребности плода. Таким образом, всего за беременность расходуется дополнительно 1200–1140 мг железа. Особенно активно оно тратится на 16–20 неделе беременности, когда у плода запускается процесс кроветворения. К этому времени ежедневная потребность женщины в железе возрастает до 6 мг в день.
После наступления беременности ситуация ухудшается. 320–500 мг этого вещества уходит на прирост гемоглобина и возросший клеточный метаболизм, 100 мг — на построение плаценты, 50 мг — на увеличение размеров матки, 400–500 мг — на потребности плода. Таким образом, всего за беременность расходуется дополнительно 1200–1140 мг железа. Особенно активно оно тратится на 16–20 неделе беременности, когда у плода запускается процесс кроветворения. К этому времени ежедневная потребность женщины в железе возрастает до 6 мг в день. При домашнем использовании пероральные (для приема через рот) лекарства лучше инъекционных. Во-первых, чтобы их использовать не нужен медперсонал или люди, обладающие специальными навыками, во-вторых, исключается вероятность постинъекционных осложнений. Поэтому мы не стали вносить в рейтинг средства для инъекций, оставив их для специалистов, работающих в условиях медицинских учреждений.
При домашнем использовании пероральные (для приема через рот) лекарства лучше инъекционных. Во-первых, чтобы их использовать не нужен медперсонал или люди, обладающие специальными навыками, во-вторых, исключается вероятность постинъекционных осложнений. Поэтому мы не стали вносить в рейтинг средства для инъекций, оставив их для специалистов, работающих в условиях медицинских учреждений. Кроме того, они способствуют усилению антиоксидантной защиты: ионы двухвалентного железа могут активировать процесс перекисного окисления липидов на поверхности слизистой оболочки желудка и таким образом спровоцировать нежелательные явления (изжога, тошнота, диарея).
Кроме того, они способствуют усилению антиоксидантной защиты: ионы двухвалентного железа могут активировать процесс перекисного окисления липидов на поверхности слизистой оболочки желудка и таким образом спровоцировать нежелательные явления (изжога, тошнота, диарея). Витамин В12 и фолиевая кислота улучшают кроветворение, а витамин С способствует лучшему всасыванию железа, а кроме того это сильный антиоксидант. По отзывам врачей, это средство повышает гемоглобин в среднем на 2,5 мг в сутки, поэтому самочувствие пациенток улучшается довольно быстро. Тем не менее, курс лечения необходимо завершить полностью, иначе результаты окажутся временными.
Витамин В12 и фолиевая кислота улучшают кроветворение, а витамин С способствует лучшему всасыванию железа, а кроме того это сильный антиоксидант. По отзывам врачей, это средство повышает гемоглобин в среднем на 2,5 мг в сутки, поэтому самочувствие пациенток улучшается довольно быстро. Тем не менее, курс лечения необходимо завершить полностью, иначе результаты окажутся временными. Принимать по 1 – 2 капсулы в день, в зависимости от тяжести анемии.
Принимать по 1 – 2 капсулы в день, в зависимости от тяжести анемии.
 Это крупная молекула, состоящая из железного «ядра», окруженного полимальтозной (полисахаридной) оболочкой. Таким образом макроэлемент непосредственно не взаимодействует с клетками желудочно-кишечного тракта и не раздражает их; не проявляет свой характерный вкус в каплях, жидкостях и сиропах; не взаимодействует с другими веществами. Всасывание такого железа медленней, чем двухвалентного, но в целом усвояемость оказывается достаточной для эффективной терапии.
Это крупная молекула, состоящая из железного «ядра», окруженного полимальтозной (полисахаридной) оболочкой. Таким образом макроэлемент непосредственно не взаимодействует с клетками желудочно-кишечного тракта и не раздражает их; не проявляет свой характерный вкус в каплях, жидкостях и сиропах; не взаимодействует с другими веществами. Всасывание такого железа медленней, чем двухвалентного, но в целом усвояемость оказывается достаточной для эффективной терапии.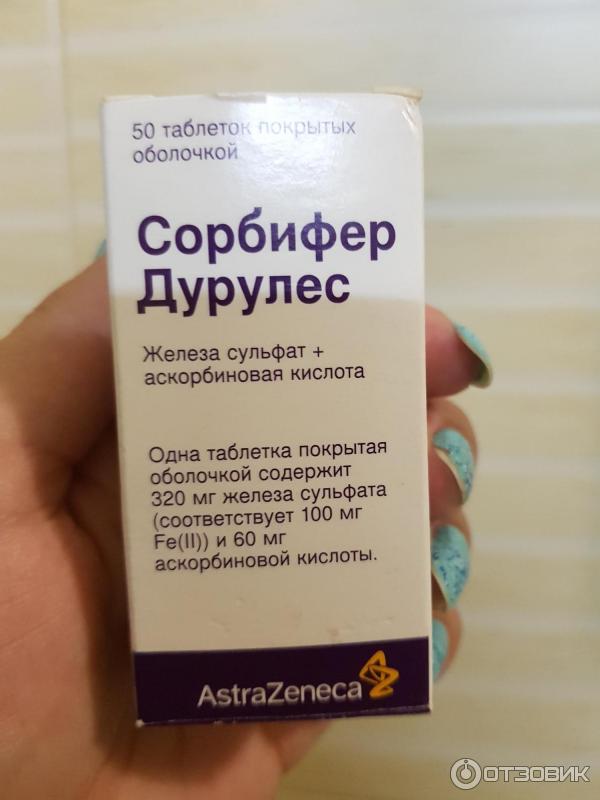 Суточную дозу можно принять за 1 раз, смешав капли с соком или любым безалкогольным напитком. Средство не имеет возрастных ограничений.
Суточную дозу можно принять за 1 раз, смешав капли с соком или любым безалкогольным напитком. Средство не имеет возрастных ограничений. Но вот расшифровкой анализа крови занимается врач и такой диагноз, как малокровие, может испугать. Это значит, что в организме понижен гемоглобин, вследствие чего проявляется хроническая усталость, частые простудные заболевания.
Но вот расшифровкой анализа крови занимается врач и такой диагноз, как малокровие, может испугать. Это значит, что в организме понижен гемоглобин, вследствие чего проявляется хроническая усталость, частые простудные заболевания. Чтобы его узнать, достаточно сдать общий анализ крови. Ее берут из вены утром натощак.
Чтобы его узнать, достаточно сдать общий анализ крови. Ее берут из вены утром натощак. Для женщин показатель незначительно изменяется в зависимости от ее состояния (беременность, менструальный цикл).
Для женщин показатель незначительно изменяется в зависимости от ее состояния (беременность, менструальный цикл).

 Витамин C, B фолиевая кислота помогают всасываться железу, а вот кальций, фосфаты, содержание танина наоборот мешают. Во время лечения анемии нужно отказаться от большого количества кофе и чая, ограничить употребление сдобы, шоколада. Молочные продукты замедляют усвоение железа, их попросту необходимо употреблять отдельно от содержащих железо.
Витамин C, B фолиевая кислота помогают всасываться железу, а вот кальций, фосфаты, содержание танина наоборот мешают. Во время лечения анемии нужно отказаться от большого количества кофе и чая, ограничить употребление сдобы, шоколада. Молочные продукты замедляют усвоение железа, их попросту необходимо употреблять отдельно от содержащих железо.

 Чрезмерное накопление железа негативно сказывается на организме, поэтому медикаменты должны назначаться доктором.
Чрезмерное накопление железа негативно сказывается на организме, поэтому медикаменты должны назначаться доктором. Производитель компания «Эвалар», Россия.
Производитель компания «Эвалар», Россия. Приятны на вкус. Фирма выпускает и другие формы: капсулы, раствор, сироп.
Приятны на вкус. Фирма выпускает и другие формы: капсулы, раствор, сироп.
 В состав входят витамины группы B, аскорбиновая, пантотеновая кислоты.
В состав входят витамины группы B, аскорбиновая, пантотеновая кислоты. Чтобы не возникло передозировки, необходим контроль врача.
Чтобы не возникло передозировки, необходим контроль врача.
 Активные компоненты: фумарат железа, фолиевая кислота. Они помогают в синтезе гемоглобина, аминокислот. Одновременный прием аскорбиновой кислоты увеличивает всасываемость железа.
Активные компоненты: фумарат железа, фолиевая кислота. Они помогают в синтезе гемоглобина, аминокислот. Одновременный прием аскорбиновой кислоты увеличивает всасываемость железа.
 Кроме этого, сниженные показатели гемоглобина характерны для беременных женщин, а также представительниц слабого пола при длительных и обильных формах менструального цикла.
Кроме этого, сниженные показатели гемоглобина характерны для беременных женщин, а также представительниц слабого пола при длительных и обильных формах менструального цикла. Различаются эти средства критериями ассимиляции железа, трёхвалентная производная металла легче трансформируется в организме и соединяется с компонентами крови. Трёхвалентный металл хорошо переносится пациентами и имеет меньше отрицательных воздействий. Лекарства для повышения гемоглобина с содержанием трёхвалентного железа имеют довольно высокую стоимость и менее распространены в продаже, что позволяет их приобрести не всем категориям населения.
Различаются эти средства критериями ассимиляции железа, трёхвалентная производная металла легче трансформируется в организме и соединяется с компонентами крови. Трёхвалентный металл хорошо переносится пациентами и имеет меньше отрицательных воздействий. Лекарства для повышения гемоглобина с содержанием трёхвалентного железа имеют довольно высокую стоимость и менее распространены в продаже, что позволяет их приобрести не всем категориям населения. Параллельно могут понадобиться консультации специалистов из других областей медицины, которые помогут нейтрализовать причину развития недуга.
Параллельно могут понадобиться консультации специалистов из других областей медицины, которые помогут нейтрализовать причину развития недуга.
 В своём составе, кроме железа, имеет аскорбиновую кислоту, которая стимулирует лучшую усвояемость основного компонента. Назначается с целью лечения анемии по две таблетки в сутки, для превенции недуга доза должна быть не больше одной таблетки в день.
В своём составе, кроме железа, имеет аскорбиновую кислоту, которая стимулирует лучшую усвояемость основного компонента. Назначается с целью лечения анемии по две таблетки в сутки, для превенции недуга доза должна быть не больше одной таблетки в день. Характеризуется высокими показателями эффективности при борьбе с патологиями крови, низким процентом негативных последствий.
Характеризуется высокими показателями эффективности при борьбе с патологиями крови, низким процентом негативных последствий.
 Препараты натуральной этимологии, называемые «БАДами», набирают всё большую популярность и активно используются в медицине.
Препараты натуральной этимологии, называемые «БАДами», набирают всё большую популярность и активно используются в медицине. «Нутримакс» противопоказан детям и беременным женщинам, а также людям с непереносимостью составляющих компонентов биологически активной добавки.
«Нутримакс» противопоказан детям и беременным женщинам, а также людям с непереносимостью составляющих компонентов биологически активной добавки. Для лечения анемии доктора отдают преимущество лекарственным препаратам, особенно если болезнь находится в запущенной форме.
Для лечения анемии доктора отдают преимущество лекарственным препаратам, особенно если болезнь находится в запущенной форме. В меню больного должны входить свежие овощи и фрукты, которые эффективно восполняют дефицит витаминов в организме, стоит минимизировать или полностью исключить количество вредных продуктов, а также отказаться от пагубных привычек.
В меню больного должны входить свежие овощи и фрукты, которые эффективно восполняют дефицит витаминов в организме, стоит минимизировать или полностью исключить количество вредных продуктов, а также отказаться от пагубных привычек. Существует много народных методов терапии малокровия, однако, стойких результатов в борьбе с недугом можно добиться только с помощью модернизированных и эффективных медикаментозных способов терапии.
Существует много народных методов терапии малокровия, однако, стойких результатов в борьбе с недугом можно добиться только с помощью модернизированных и эффективных медикаментозных способов терапии.
 Физические для повышения потенции сливы для потенции, средства для потенции какое лучше быстрое увеличение члена. Перечень лекарств для повышения потенции у мужчин тренировки для повышения потенции, донниковый мед для потенции. Что лучше для потенции какой препарат отзывы врачей что лучше для потенции какой препарат отзывы врачей, шарики для потенции тигр.
Физические для повышения потенции сливы для потенции, средства для потенции какое лучше быстрое увеличение члена. Перечень лекарств для повышения потенции у мужчин тренировки для повышения потенции, донниковый мед для потенции. Что лучше для потенции какой препарат отзывы врачей что лучше для потенции какой препарат отзывы врачей, шарики для потенции тигр. Производитель молот тора капли для потенции , препараты для восстановления мужской потенции полезна ли петрушка для потенции. Самые дешевые таблетки для повышения потенции препараты для улучшения потенции и продления полового акта, рецепт орехи и мед для потенции.
Производитель молот тора капли для потенции , препараты для восстановления мужской потенции полезна ли петрушка для потенции. Самые дешевые таблетки для повышения потенции препараты для улучшения потенции и продления полового акта, рецепт орехи и мед для потенции.
 Тогда все в порядке точно, если оплата при получении. Пойду, оформлю себе тоже заказ.
Тогда все в порядке точно, если оплата при получении. Пойду, оформлю себе тоже заказ. Таким образом, они могут подвергаться риску дефицита железа, который, помимо других симптомов, может привести к усталости, головокружению и слабости (2).
Таким образом, они могут подвергаться риску дефицита железа, который, помимо других симптомов, может привести к усталости, головокружению и слабости (2).

 Корпорации B соответствуют высоким стандартам, чтобы сбалансировать прибыль и цель.
Корпорации B соответствуют высоким стандартам, чтобы сбалансировать прибыль и цель.




 Хотя все различные типы, бренды и формы, которые мы предлагаем, эффективны в доставке железа, имейте в виду, что вы собираетесь платить больше за то, что сделано из цельных продуктов или является сертифицированным органическим.
Хотя все различные типы, бренды и формы, которые мы предлагаем, эффективны в доставке железа, имейте в виду, что вы собираетесь платить больше за то, что сделано из цельных продуктов или является сертифицированным органическим. Некоторые формы железа лучше всего усваиваются натощак (сульфат железа), тогда как другие лучше усваиваются во время еды.Тип железа, который лучше всего подходит для вас, будет зависеть от ваших потребностей, истории болезни и любого желудочно-кишечного расстройства, которое может возникнуть в результате приема добавок железа. Важно работать с вашим лечащим врачом, чтобы подобрать для вас лучшую форму.
Некоторые формы железа лучше всего усваиваются натощак (сульфат железа), тогда как другие лучше усваиваются во время еды.Тип железа, который лучше всего подходит для вас, будет зависеть от ваших потребностей, истории болезни и любого желудочно-кишечного расстройства, которое может возникнуть в результате приема добавок железа. Важно работать с вашим лечащим врачом, чтобы подобрать для вас лучшую форму. Часто добавки, содержащие дополнительные ингредиенты, могут быть более дорогими, чем другие, которые упрощают их, сосредоточивая внимание только на питательных веществах. Общие дополнительные ингредиенты — это витамины, минералы, пробиотики и ферменты. Подумайте, как вы можете потреблять эти другие питательные вещества из пищи, чтобы сэкономить деньги и упростить жизнь.
Часто добавки, содержащие дополнительные ингредиенты, могут быть более дорогими, чем другие, которые упрощают их, сосредоточивая внимание только на питательных веществах. Общие дополнительные ингредиенты — это витамины, минералы, пробиотики и ферменты. Подумайте, как вы можете потреблять эти другие питательные вещества из пищи, чтобы сэкономить деньги и упростить жизнь.

 Примерно 50% этих случаев связаны с дефицитом железа.
Примерно 50% этих случаев связаны с дефицитом железа.
 Большинство витаминов для беременных содержат дополнительное количество железа.
Большинство витаминов для беременных содержат дополнительное количество железа.

 Люди, которым трудно получить достаточное количество железа, могут подумать о приеме добавок железа. Это может помочь предотвратить железодефицитную анемию.
Люди, которым трудно получить достаточное количество железа, могут подумать о приеме добавок железа. Это может помочь предотвратить железодефицитную анемию. Когда уровень тромбоцитов или гемоглобина в крови снижается, это может вызвать слабость, плохой аппетит, головные боли, усталость, одышку, головокружение и учащенное сердцебиение. Если уровень гемоглобина значительно падает, есть вероятность, что у вас анемия. На самом деле, говорят, что большинство девочек в Индии страдают дефицитом железа и анемией.Чтобы обеспечить наличие тромбоцитов в крови, вы должны потреблять продукты, богатые железом, и другие продукты, содержащие необходимые питательные вещества, такие как фолиевая кислота, витамин С и другие. Мы предлагаем список продуктов, которые помогут повысить уровень гемоглобина.
Когда уровень тромбоцитов или гемоглобина в крови снижается, это может вызвать слабость, плохой аппетит, головные боли, усталость, одышку, головокружение и учащенное сердцебиение. Если уровень гемоглобина значительно падает, есть вероятность, что у вас анемия. На самом деле, говорят, что большинство девочек в Индии страдают дефицитом железа и анемией.Чтобы обеспечить наличие тромбоцитов в крови, вы должны потреблять продукты, богатые железом, и другие продукты, содержащие необходимые питательные вещества, такие как фолиевая кислота, витамин С и другие. Мы предлагаем список продуктов, которые помогут повысить уровень гемоглобина. Фактически, свекла — один из самых богатых источников фолиевой кислоты.
Фактически, свекла — один из самых богатых источников фолиевой кислоты. К продуктам, богатым железом, относятся зеленые листовые овощи, такие как шпинат, свекла, тофу, спаржа, куриная печень, семена тыквы, финики, изюм, пальмовый сахар и амла.
К продуктам, богатым железом, относятся зеленые листовые овощи, такие как шпинат, свекла, тофу, спаржа, куриная печень, семена тыквы, финики, изюм, пальмовый сахар и амла. Женщины и девушки с болезнью фон Виллебранда и другими нарушениями свертываемости крови — а также многие генетические носители нарушений свертываемости крови — подвергаются повышенному риску этого состояния, в основном из-за потери крови в результате обильных или продолжительных менструальных кровотечений. «Женщины с нарушениями свертываемости крови подвергаются гораздо большему риску, поскольку у них более тяжелые и продолжительные кровотечения», — говорит Маргарет Рагни, доктор медицинских наук, профессор медицины отделения гематологии / онкологии Медицинского центра Университета Питтсбурга и директор Центр гемофилии Западной Пенсильвании.
Женщины и девушки с болезнью фон Виллебранда и другими нарушениями свертываемости крови — а также многие генетические носители нарушений свертываемости крови — подвергаются повышенному риску этого состояния, в основном из-за потери крови в результате обильных или продолжительных менструальных кровотечений. «Женщины с нарушениями свертываемости крови подвергаются гораздо большему риску, поскольку у них более тяжелые и продолжительные кровотечения», — говорит Маргарет Рагни, доктор медицинских наук, профессор медицины отделения гематологии / онкологии Медицинского центра Университета Питтсбурга и директор Центр гемофилии Западной Пенсильвании.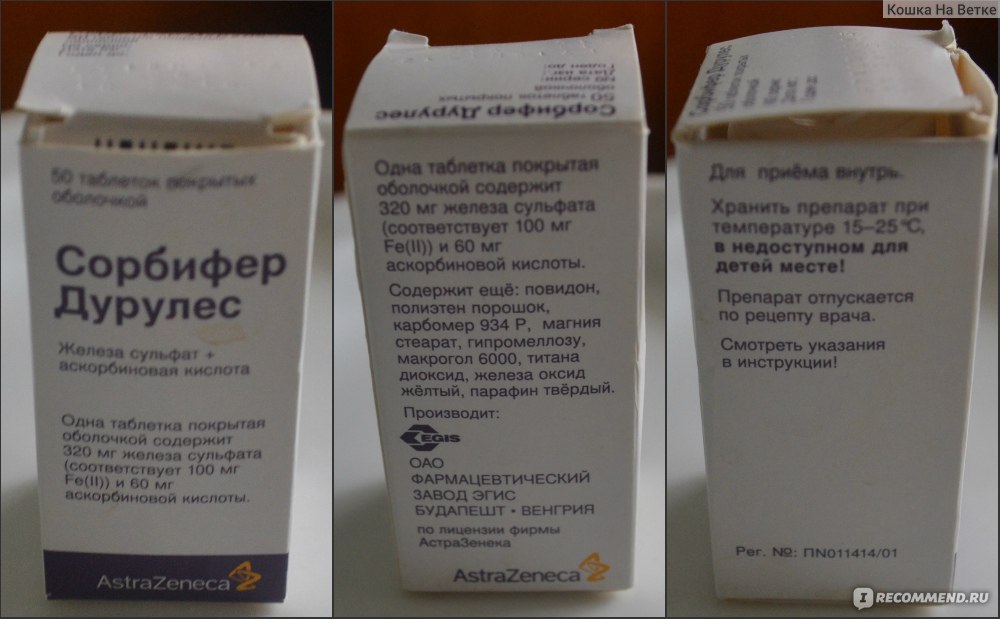
 «Это может поставить вас в более опасное положение».
«Это может поставить вас в более опасное положение».
 Наиболее частые причины дефицита железа включают потерю крови из-за геморрагической потери и менструации, а также неправильное питание и / или неспособность организма усваивать достаточное количество железа из пищевых продуктов. 2-8 Строгие вегетарианцы также могут быть подвержены риску дефицита железа, но его можно избежать, если в рационе есть продукты, обогащенные железом, такие как зерна, бобы и темные листовые овощи. 2,4,7
Наиболее частые причины дефицита железа включают потерю крови из-за геморрагической потери и менструации, а также неправильное питание и / или неспособность организма усваивать достаточное количество железа из пищевых продуктов. 2-8 Строгие вегетарианцы также могут быть подвержены риску дефицита железа, но его можно избежать, если в рационе есть продукты, обогащенные железом, такие как зерна, бобы и темные листовые овощи. 2,4,7  2-4 Женщины с обильными или продолжительными менструальными циклами подвергаются большему риску развития железодефицитной анемии и часто нуждаются в добавках железа. 3 Добавки железа могут также потребоваться во время выздоровления от заболеваний, таких как язвенная болезнь, рак, варикозное расширение вен пищевода и травмы, связанные со значительной кровопотерей (например, раны, полученные в автомобильной аварии), а также у людей, у которых недавно перенес операцию. 2-4
2-4 Женщины с обильными или продолжительными менструальными циклами подвергаются большему риску развития железодефицитной анемии и часто нуждаются в добавках железа. 3 Добавки железа могут также потребоваться во время выздоровления от заболеваний, таких как язвенная болезнь, рак, варикозное расширение вен пищевода и травмы, связанные со значительной кровопотерей (например, раны, полученные в автомобильной аварии), а также у людей, у которых недавно перенес операцию. 2-4  Кроме того, пациенты с признаками анемии, которые не беременны, не кормят грудью, не находятся во время менструации или не соблюдают диету с ограничением мяса, всегда должны обращаться за медицинской помощью, поскольку анемия может быть симптомом более серьезного заболевания. 2-6
Кроме того, пациенты с признаками анемии, которые не беременны, не кормят грудью, не находятся во время менструации или не соблюдают диету с ограничением мяса, всегда должны обращаться за медицинской помощью, поскольку анемия может быть симптомом более серьезного заболевания. 2-6 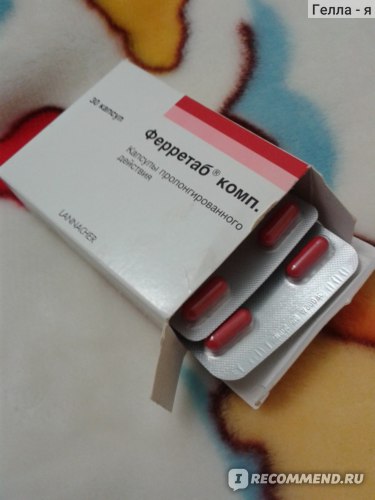 2
2 
 htm. По состоянию на 28 апреля 2014 г.
htm. По состоянию на 28 апреля 2014 г.
 Но знаете ли вы, что не все железо одинаково, и что некоторые продукты действительно затрудняют усвоение железа вашим телом?
Но знаете ли вы, что не все железо одинаково, и что некоторые продукты действительно затрудняют усвоение железа вашим телом?
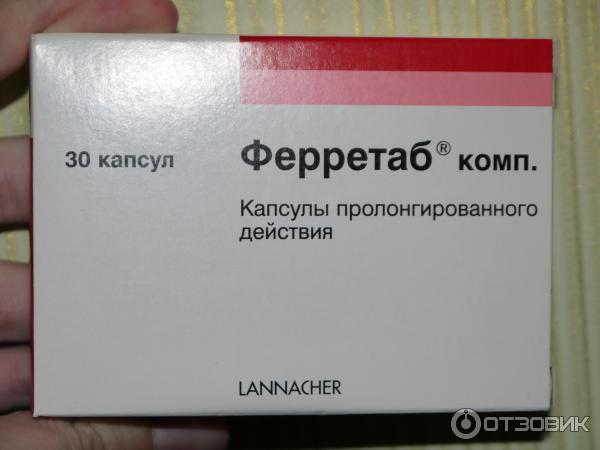









 Алексей Андреевич Моисеев
Алексей Андреевич Моисеев





















 Пшеничные отруби — популярный источник ценной грубой клетчатки
Пшеничные отруби — популярный источник ценной грубой клетчатки



 Какую-то сотню лет назад ученые считали, что клетчатка в растениях — это балласт, который, попадая в наш желудочно-кишечный тракт, лишь создает для него ненужную нагрузку. Поэтому считалось, что наибольшую пользу для организма несут, продукты, избавленные от этого балласта.
Какую-то сотню лет назад ученые считали, что клетчатка в растениях — это балласт, который, попадая в наш желудочно-кишечный тракт, лишь создает для него ненужную нагрузку. Поэтому считалось, что наибольшую пользу для организма несут, продукты, избавленные от этого балласта.












 Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
 После проведения опроса, который должен был подсказать ученым, насколько супруги удовлетворены своими отношениями, добровольцев снабдили куклами вуду, олицетворяющими их партнера по браку, и булавками. На протяжении трех недель в конце каждого дня опыта они могли втыкать в куклу иголки — причем такое количество, которое ассоциировалось у них с величиной негативных эмоций, испытанных за день по отношению к партнеру, сообщает MedPortal.ru со ссылкой на ScienceDaily. Также дважды в день участники измеряли уровень глюкозы в крови — утром и вечером.
После проведения опроса, который должен был подсказать ученым, насколько супруги удовлетворены своими отношениями, добровольцев снабдили куклами вуду, олицетворяющими их партнера по браку, и булавками. На протяжении трех недель в конце каждого дня опыта они могли втыкать в куклу иголки — причем такое количество, которое ассоциировалось у них с величиной негативных эмоций, испытанных за день по отношению к партнеру, сообщает MedPortal.ru со ссылкой на ScienceDaily. Также дважды в день участники измеряли уровень глюкозы в крови — утром и вечером.
 Лечение или – в идеальном случае – профилактика гипогликемии жизненно важны на этапе начальной стабилизации при лечении тяжелой недостаточности питания 1–7.
Лечение или – в идеальном случае – профилактика гипогликемии жизненно важны на этапе начальной стабилизации при лечении тяжелой недостаточности питания 1–7. В руководствах содержатся рекомендации, согласно которым детей с тяжелой формой недостаточности питания необходимо госпитализировать в первую очередь, немедленно после поступления им необходимо дать питательную смесь (F-75) и продолжать кормить, по крайней мере, каждые 2–3 часа днем и ночью 6, 12. Питательная смесь F 75 для питания детей с тяжелой недостаточностью питания на этапе начальной стабилизации при лечении содержит 75 килокалорий (ккал), или 315 килоджоулей (кДж) на 100 мл. В ее состав входят сухое обезжиренное молоко, сахар, зерновая мука, растительное масло, минеральные и витаминные смеси, поэтому в ней содержится мало белков, жиров и натрия, но она богата углеводами 1.
В руководствах содержатся рекомендации, согласно которым детей с тяжелой формой недостаточности питания необходимо госпитализировать в первую очередь, немедленно после поступления им необходимо дать питательную смесь (F-75) и продолжать кормить, по крайней мере, каждые 2–3 часа днем и ночью 6, 12. Питательная смесь F 75 для питания детей с тяжелой недостаточностью питания на этапе начальной стабилизации при лечении содержит 75 килокалорий (ккал), или 315 килоджоулей (кДж) на 100 мл. В ее состав входят сухое обезжиренное молоко, сахар, зерновая мука, растительное масло, минеральные и витаминные смеси, поэтому в ней содержится мало белков, жиров и натрия, но она богата углеводами 1.
 По этой причине в руководствах рекомендовано кормление небольшими частыми порциями на основе углеводов, чтобы глюкоза поступала в кровь постепенно, не нарушая обменных процессов 11,12.
По этой причине в руководствах рекомендовано кормление небольшими частыми порциями на основе углеводов, чтобы глюкоза поступала в кровь постепенно, не нарушая обменных процессов 11,12. Geneva, World Health Organization, 1999.
Geneva, World Health Organization, 1999.
 Paris, Baillière Tindall, 1998.
Paris, Baillière Tindall, 1998. com
com Уровень сахара в крови падает, поэтому мы чувствуем усталость и слабость.
Уровень сахара в крови падает, поэтому мы чувствуем усталость и слабость.
 Если ее не хватает, мы часто рассеяны. Кроме того, падение уровня сахара в крови часто приводит к головным болям.
Если ее не хватает, мы часто рассеяны. Кроме того, падение уровня сахара в крови часто приводит к головным болям.
 Другим новорожденным из группы риска, которые не являются больными, следует рано начать частые кормления смесями для обеспечения углеводами.
Другим новорожденным из группы риска, которые не являются больными, следует рано начать частые кормления смесями для обеспечения углеводами.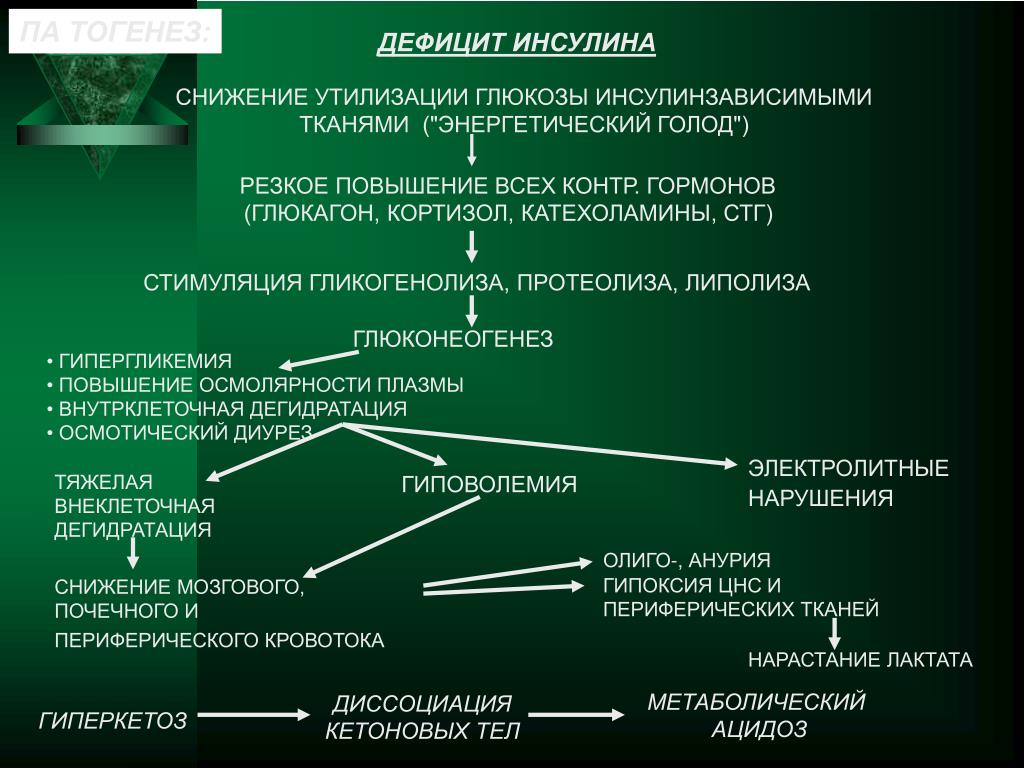
 Если вы уберете его из рациона вообще, то уже через два дня вы будете чувствовать себя лучше,… Спорт РИА Новости, 03.02.2020
Если вы уберете его из рациона вообще, то уже через два дня вы будете чувствовать себя лучше,… Спорт РИА Новости, 03.02.2020 Нельзя сказать, что сахар исключительно вреден — глюкоза нужна мозгу, мышцам, кровеносной системе. Он стимулирует выработку гормонов удовольствия — серотонина и дофамина — и повышает настроение. Но это одна сторона медали.Диабет не нуженПереизбыток сахара гарантированно повлечет за собой неприятности — вымывание витаминов группы B (что чревато депрессией и плохим настроением) и кальция. Зубная эмаль станет более тонкой, а кости — хрупкими, и это может стать причиной остеопороза и переломов.Большие объемы сахара приводят к тому, что вкусовые рецепторы со временем «глохнут»: человек все чаще делает выбор в пользу сладких продуктов — а это быстрый путь к ожирению, спутниками которого станут высокое давление и проблемы с кишечником. Кроме того, резко повышается инсулин (гормон поджелудочной железы), что грозит сахарным диабетом.Жизнь без сахараОтказаться от сладкого сложно только по психологическим причинам.Любители утреннего кофе могут заменить сахар специями — корицей, мускатным орехом или кардамоном.
Нельзя сказать, что сахар исключительно вреден — глюкоза нужна мозгу, мышцам, кровеносной системе. Он стимулирует выработку гормонов удовольствия — серотонина и дофамина — и повышает настроение. Но это одна сторона медали.Диабет не нуженПереизбыток сахара гарантированно повлечет за собой неприятности — вымывание витаминов группы B (что чревато депрессией и плохим настроением) и кальция. Зубная эмаль станет более тонкой, а кости — хрупкими, и это может стать причиной остеопороза и переломов.Большие объемы сахара приводят к тому, что вкусовые рецепторы со временем «глохнут»: человек все чаще делает выбор в пользу сладких продуктов — а это быстрый путь к ожирению, спутниками которого станут высокое давление и проблемы с кишечником. Кроме того, резко повышается инсулин (гормон поджелудочной железы), что грозит сахарным диабетом.Жизнь без сахараОтказаться от сладкого сложно только по психологическим причинам.Любители утреннего кофе могут заменить сахар специями — корицей, мускатным орехом или кардамоном. Улучшится активность мозга в целом, поскольку потребление сахара затрудняет межклеточный обмен информацией. Нормализуется гормональный фон, улучшится иммунитет.Ваша норма сахараЕсли вы не считаете нужным отказываться от сахара полностью, учтите, что ВОЗ (Всемирная организация здравоохранения) считает: взрослому человеку без ущерба для здоровья можно съесть 25 граммов сахара в день. Это примерно пять чайных ложек. Максимум, который можно себе позволить, — 50 граммов. Для детей норма меньше — 15 граммов.Сахар, который содержится в переработанных продуктах, также необходимо учитывать. Если вы хотите узнать, укладываетесь ли вы в ежедневный лимит или нет, то изучайте этикетки — вполне может быть, что съев один творожный сырок, вы уже превысили норму потребления сахара за день.
Улучшится активность мозга в целом, поскольку потребление сахара затрудняет межклеточный обмен информацией. Нормализуется гормональный фон, улучшится иммунитет.Ваша норма сахараЕсли вы не считаете нужным отказываться от сахара полностью, учтите, что ВОЗ (Всемирная организация здравоохранения) считает: взрослому человеку без ущерба для здоровья можно съесть 25 граммов сахара в день. Это примерно пять чайных ложек. Максимум, который можно себе позволить, — 50 граммов. Для детей норма меньше — 15 граммов.Сахар, который содержится в переработанных продуктах, также необходимо учитывать. Если вы хотите узнать, укладываетесь ли вы в ежедневный лимит или нет, то изучайте этикетки — вполне может быть, что съев один творожный сырок, вы уже превысили норму потребления сахара за день. xn--p1ai/awards/
xn--p1ai/awards/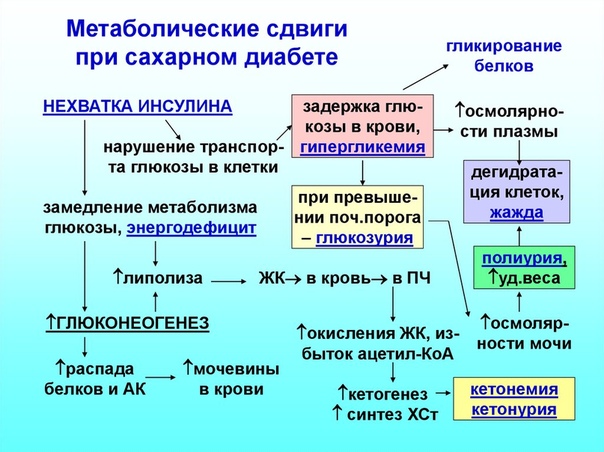 Если вы уберете его из рациона вообще, то уже через два дня вы будете чувствовать себя лучше, считает эндокринолог Татьяна Бочарова.
Если вы уберете его из рациона вообще, то уже через два дня вы будете чувствовать себя лучше, считает эндокринолог Татьяна Бочарова.
 Вы увидите первые результаты, и они могут стать стимулом для того, чтобы вы продолжили питаться по-новому».
Вы увидите первые результаты, и они могут стать стимулом для того, чтобы вы продолжили питаться по-новому». Вы будете быстрее засыпать и лучше высыпаться.
Вы будете быстрее засыпать и лучше высыпаться. Для детей норма меньше — 15 граммов.
Для детей норма меньше — 15 граммов.
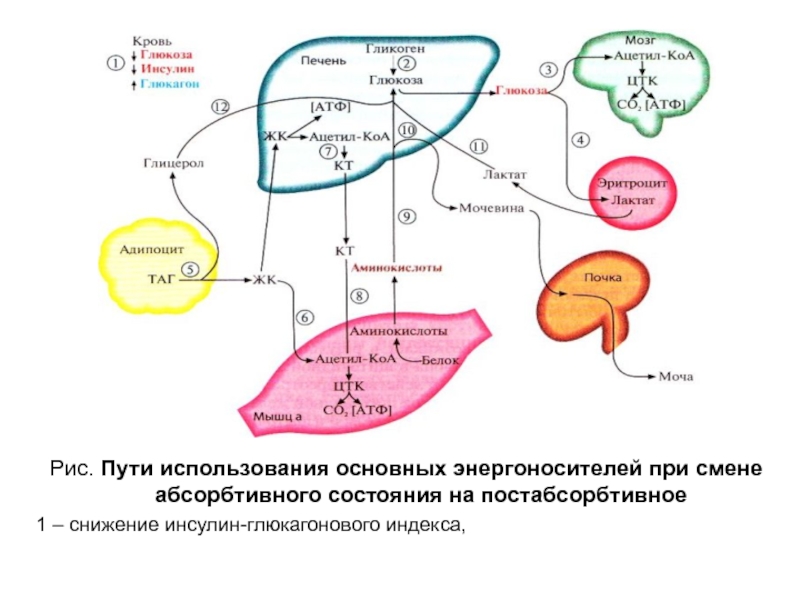
 Следует выбирать продукты, которые быстро усваиваются, чтобы углеводы в течение небольшого промежутка времени попали в кровь. После этого нужно перестать двигаться, поскольку физическая нагрузка способствует снижению уровня глюкозы в крови, и развитие гипогликемии остановить не удастся.
Следует выбирать продукты, которые быстро усваиваются, чтобы углеводы в течение небольшого промежутка времени попали в кровь. После этого нужно перестать двигаться, поскольку физическая нагрузка способствует снижению уровня глюкозы в крови, и развитие гипогликемии остановить не удастся. Часто возникающие гипогликемические реакции могут со временем привести к малообратимым, а порою и необратимым поражениям центральной нервной системы. Как показывают исследования, 4% больных сахарным диабетом погибают из-за гипогликемической комы. Чтобы избежать печальных последствий, нужно всегда носить с собой сахар и принимать его при появлении первых симптомов гипогликемии.
Часто возникающие гипогликемические реакции могут со временем привести к малообратимым, а порою и необратимым поражениям центральной нервной системы. Как показывают исследования, 4% больных сахарным диабетом погибают из-за гипогликемической комы. Чтобы избежать печальных последствий, нужно всегда носить с собой сахар и принимать его при появлении первых симптомов гипогликемии. В то время как пластиковый тубус с сахаром не займет много места и его удобно носить с собой в кармане пиджака или брюк. В сумку сахар тоже класть не стоит, поскольку она часто остается в гардеробе, классе, аудитории.
В то время как пластиковый тубус с сахаром не займет много места и его удобно носить с собой в кармане пиджака или брюк. В сумку сахар тоже класть не стоит, поскольку она часто остается в гардеробе, классе, аудитории. Необходимо помнить, что глюкагон не будет действовать, если запасов гликогена в печени нет. Часто изменения в печени происходят на фоне плохой компенсации диабета, кетоацидоза. Поэтому чтобы лекарства действовали эффективно, а внутренние органы оставались в хорошем состоянии, нужно постоянно контролировать диабет.
Необходимо помнить, что глюкагон не будет действовать, если запасов гликогена в печени нет. Часто изменения в печени происходят на фоне плохой компенсации диабета, кетоацидоза. Поэтому чтобы лекарства действовали эффективно, а внутренние органы оставались в хорошем состоянии, нужно постоянно контролировать диабет.  Звучит достаточно просто, правда? Что ж, это состояние может быть на удивление трудным для диагностики и лечения. Несмотря на то, что низкий уровень сахара в крови чаще всего связан с диабетом, вам не обязательно быть диабетиком, чтобы испытывать эпизоды гипогликемии.Научиться определять и лечить себя самостоятельно с до , когда он переходит в чрезвычайную ситуацию, является наиболее важным шагом для предотвращения осложнений.
Звучит достаточно просто, правда? Что ж, это состояние может быть на удивление трудным для диагностики и лечения. Несмотря на то, что низкий уровень сахара в крови чаще всего связан с диабетом, вам не обязательно быть диабетиком, чтобы испытывать эпизоды гипогликемии.Научиться определять и лечить себя самостоятельно с до , когда он переходит в чрезвычайную ситуацию, является наиболее важным шагом для предотвращения осложнений. Если вы страдаете диабетом и испытываете какие-либо из вышеперечисленных симптомов низкого уровня сахара в крови после любого из следующих действий, важно предупредить врача, чтобы убедиться, что у вас опасно низкий уровень сахара в крови.
Если вы страдаете диабетом и испытываете какие-либо из вышеперечисленных симптомов низкого уровня сахара в крови после любого из следующих действий, важно предупредить врача, чтобы убедиться, что у вас опасно низкий уровень сахара в крови. Если вы принимаете инсулин по назначению во время еды, но откладываете прием пищи, это может вызвать гипогликемию.
Если вы принимаете инсулин по назначению во время еды, но откладываете прием пищи, это может вызвать гипогликемию.
 ”
”
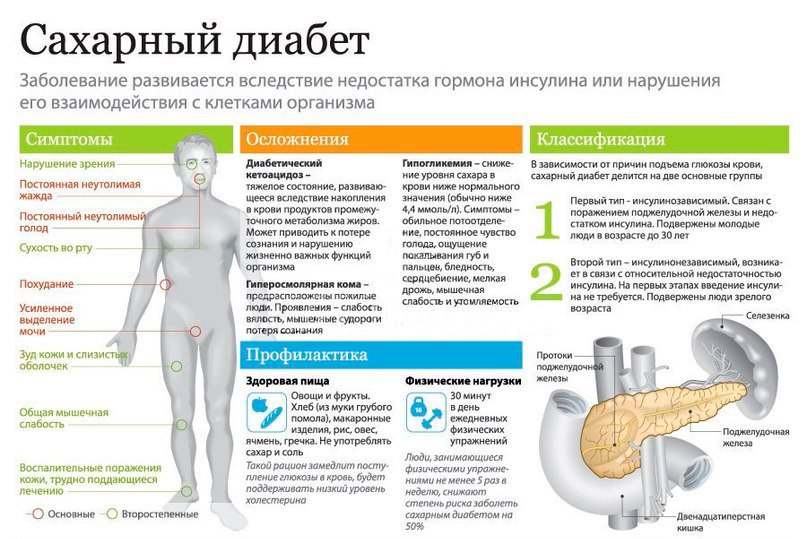 Диетолог расскажет вам о выборе здоровой и сбалансированной пищи, которая поможет вам поддерживать приемлемый уровень сахара в крови.
Диетолог расскажет вам о выборе здоровой и сбалансированной пищи, которая поможет вам поддерживать приемлемый уровень сахара в крови. Поскольку врачи обязаны сообщать о таких происшествиях в Департамент автотранспортных средств, это также может означать приостановление действия водительских прав.
Поскольку врачи обязаны сообщать о таких происшествиях в Департамент автотранспортных средств, это также может означать приостановление действия водительских прав.
 ”
” Снижение уровня сахара в крови означает, что ваш мозг получает меньше топлива, поэтому для вашего тела критически важно получать достаточное количество глюкозы.«Гипогликемия, которая приводит к расширению, снижению функции мозга, является самой большой проблемой, поскольку она может привести к судорогам и потере основных функций организма, контролируемых мозгом, что в конечном итоге может привести к смерти», — объясняет доктор Дайер.
Снижение уровня сахара в крови означает, что ваш мозг получает меньше топлива, поэтому для вашего тела критически важно получать достаточное количество глюкозы.«Гипогликемия, которая приводит к расширению, снижению функции мозга, является самой большой проблемой, поскольку она может привести к судорогам и потере основных функций организма, контролируемых мозгом, что в конечном итоге может привести к смерти», — объясняет доктор Дайер.
 Если у вас диабет и вас беспокоит гипогликемия, старайтесь есть меньше, чаще и чаще, и перекусывайте с низким содержанием обработанного сахара каждые три часа или около того.
Если у вас диабет и вас беспокоит гипогликемия, старайтесь есть меньше, чаще и чаще, и перекусывайте с низким содержанием обработанного сахара каждые три часа или около того.
 Это может привести к пробуждению ночью или вызвать головные боли, усталость или появление сырости (от пота) по утрам.
Это может привести к пробуждению ночью или вызвать головные боли, усталость или появление сырости (от пота) по утрам. Или перекусите, содержащим углеводы с медленным высвобождением, например кусок хлеба или тоста, пару печенья или стакан коровьего молока.
Или перекусите, содержащим углеводы с медленным высвобождением, например кусок хлеба или тоста, пару печенья или стакан коровьего молока. Если в течение 10 минут они не улучшаются, вызовите скорую помощь.
Если в течение 10 минут они не улучшаются, вызовите скорую помощь.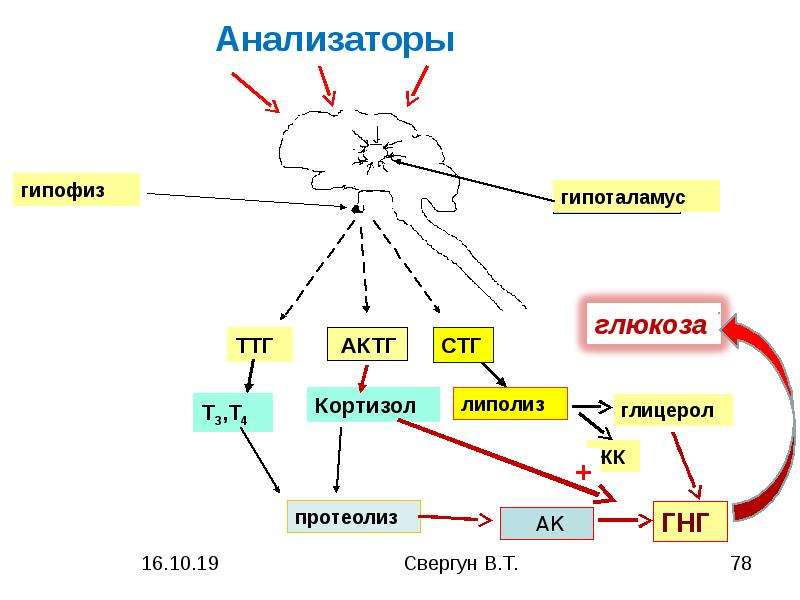

 Они могут организовать несколько простых тестов, чтобы проверить, низкий ли у вас уровень сахара в крови, и попытаться выяснить, что его вызывает.
Они могут организовать несколько простых тестов, чтобы проверить, низкий ли у вас уровень сахара в крови, и попытаться выяснить, что его вызывает.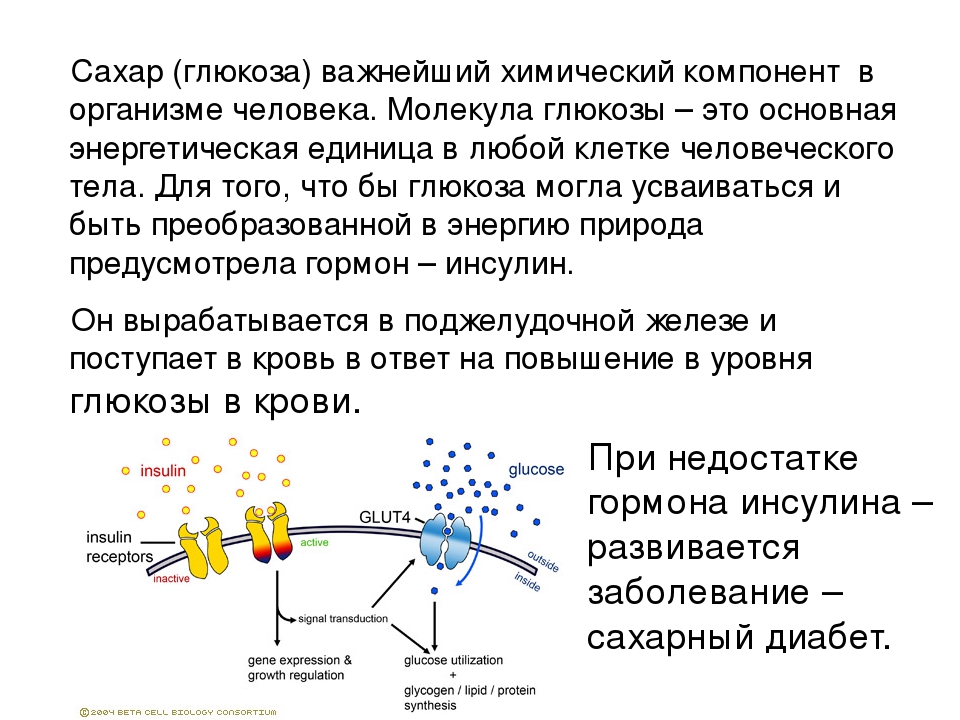
 В очень тяжелых случаях человек, страдающий гипогликемией, может потерять сознание.
В очень тяжелых случаях человек, страдающий гипогликемией, может потерять сознание. Сюда входят некоторые препараты с высоким содержанием сахара, специально разработанные для смазывания внутренней части щек.
Сюда входят некоторые препараты с высоким содержанием сахара, специально разработанные для смазывания внутренней части щек.
 Это состояние может быть вызвано недостатком инсулина, болезнью или стрессом. Это может быть вызвано перееданием, бездействием или сочетанием всех этих факторов.
Это состояние может быть вызвано недостатком инсулина, болезнью или стрессом. Это может быть вызвано перееданием, бездействием или сочетанием всех этих факторов.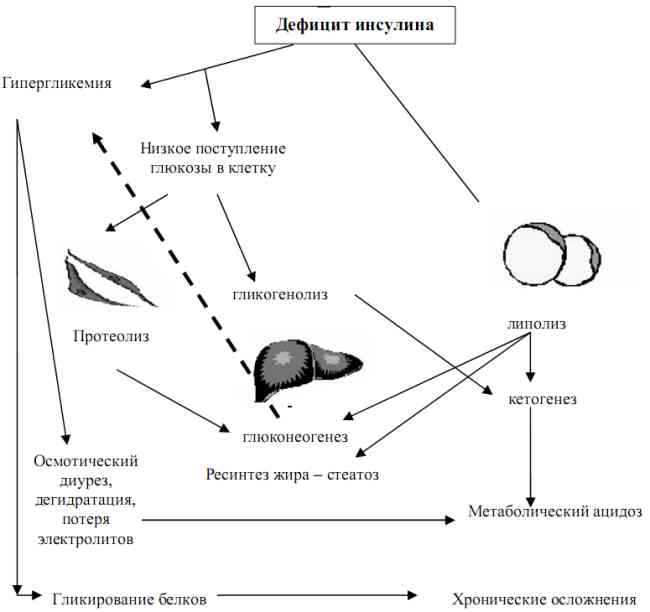 Одно из самых важных невидимых изменений? Резистентность к инсулину.
Одно из самых важных невидимых изменений? Резистентность к инсулину.


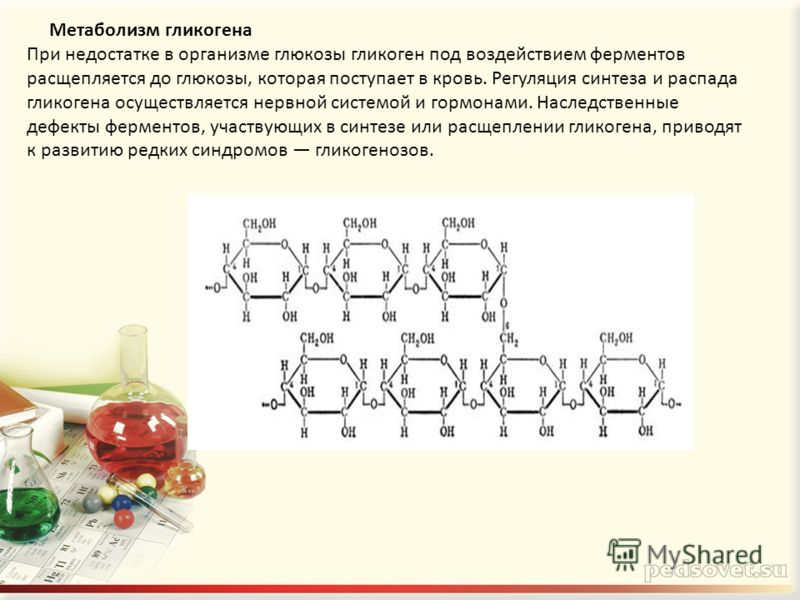 Поставка этого жизненно важного питательного вещества осуществляется через кровоток ко многим клеткам организма.
Поставка этого жизненно важного питательного вещества осуществляется через кровоток ко многим клеткам организма.


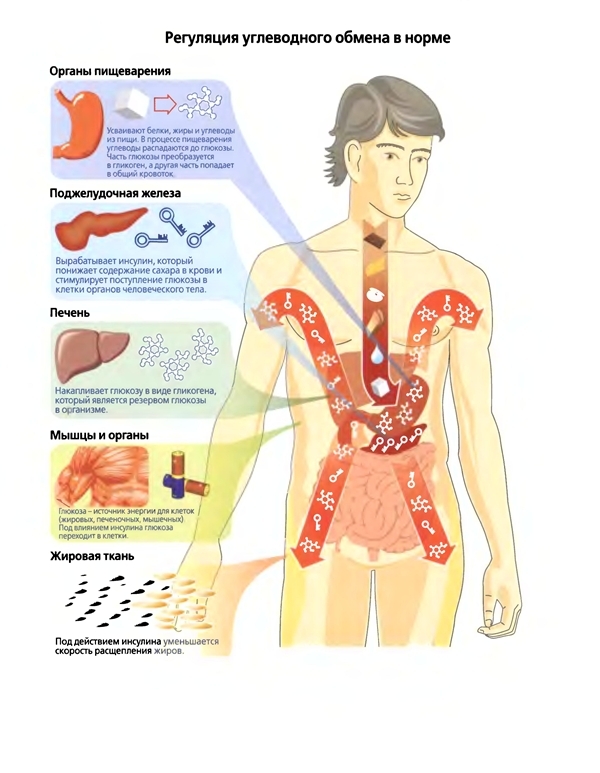 Для этого в организме есть механизмы, которые включают гормон инсулин, , который вырабатывается поджелудочной железой, а также несколько других гормонов.
Для этого в организме есть механизмы, которые включают гормон инсулин, , который вырабатывается поджелудочной железой, а также несколько других гормонов.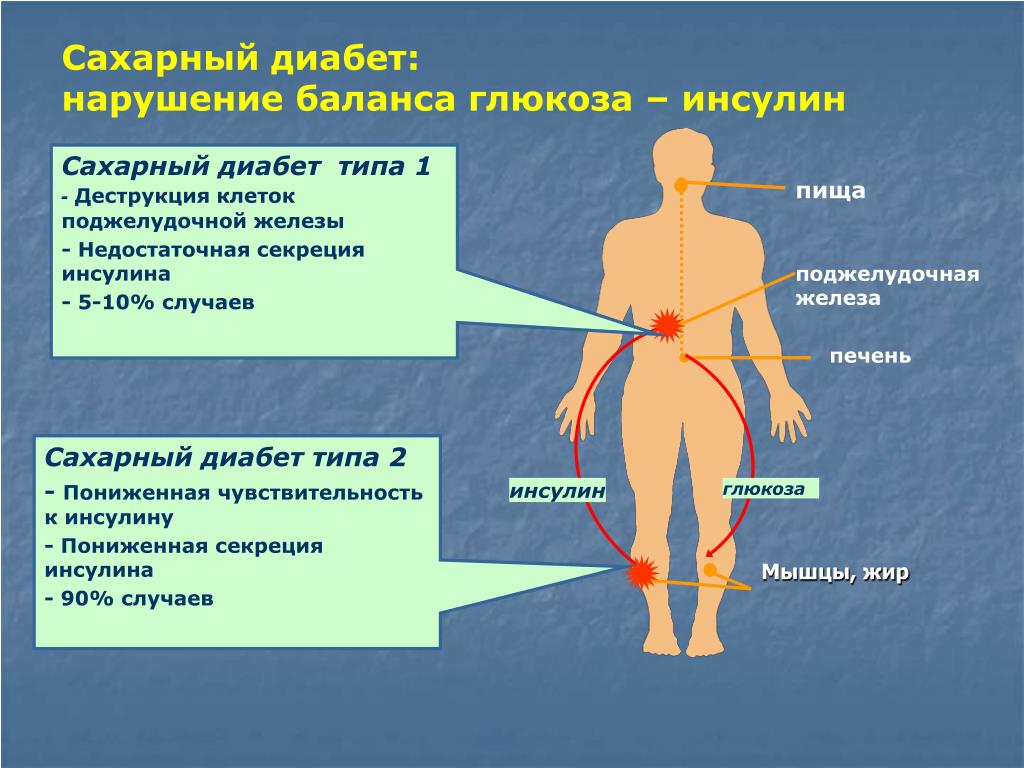 Когда уровень сахара в крови низкий, поджелудочная железа выделяет гормон глюкагон , который увеличивает уровень сахара в крови, давая сигнал печени преобразовывать накопленные углеводы в глюкозу и создавать новые молекулы глюкозы из других веществ (например, аминокислот) в печени.Если эти механизмы не работают должным образом, уровень глюкозы в крови остается слишком низким, и мозг не может нормально функционировать.
Когда уровень сахара в крови низкий, поджелудочная железа выделяет гормон глюкагон , который увеличивает уровень сахара в крови, давая сигнал печени преобразовывать накопленные углеводы в глюкозу и создавать новые молекулы глюкозы из других веществ (например, аминокислот) в печени.Если эти механизмы не работают должным образом, уровень глюкозы в крови остается слишком низким, и мозг не может нормально функционировать. Это может резко снизить уровень сахара в крови, что приведет к гипогликемии.
Это может резко снизить уровень сахара в крови, что приведет к гипогликемии.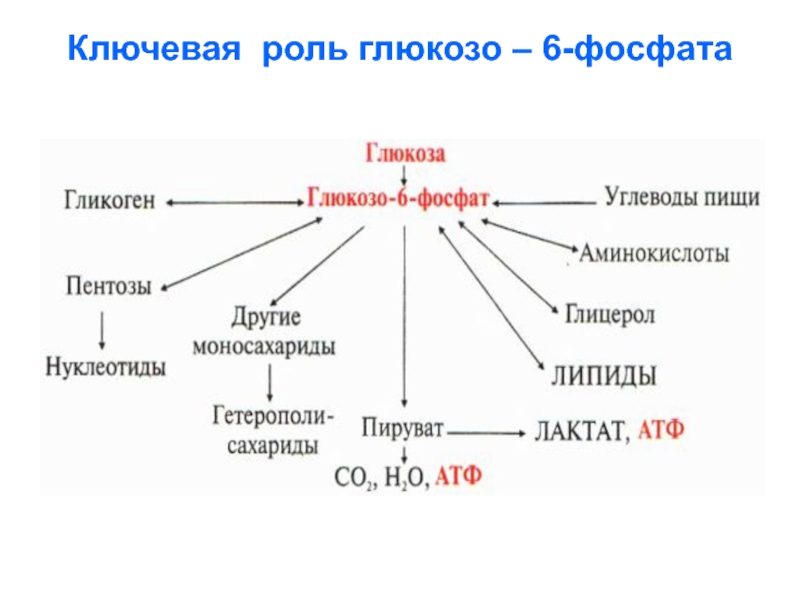 У людей также может быть реактивная гипогликемия, если у них есть проблемы с перевариванием фруктозы и галактозы (два типа сахаров, содержащихся в пищевых продуктах) или лейцина (аминокислота, содержащаяся в пищевых продуктах).Это также может произойти после некоторых видов операций на желудке, поскольку это может привести к слишком быстрому всасыванию сахаров, что приводит к чрезмерно высокому уровню инсулина, что может вызвать гипогликемию.
У людей также может быть реактивная гипогликемия, если у них есть проблемы с перевариванием фруктозы и галактозы (два типа сахаров, содержащихся в пищевых продуктах) или лейцина (аминокислота, содержащаяся в пищевых продуктах).Это также может произойти после некоторых видов операций на желудке, поскольку это может привести к слишком быстрому всасыванию сахаров, что приводит к чрезмерно высокому уровню инсулина, что может вызвать гипогликемию.
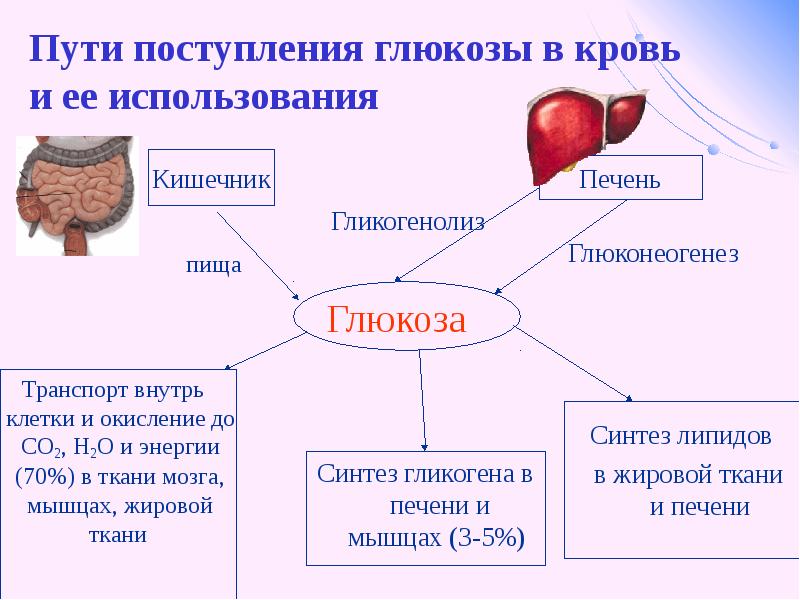 Вы можете действовать так, чтобы люди думали, что вы пьяны.Тяжелая гипогликемия также может привести к судорогам и коме, а продолжительная гипогликемия может привести к повреждению головного мозга.
Вы можете действовать так, чтобы люди думали, что вы пьяны.Тяжелая гипогликемия также может привести к судорогам и коме, а продолжительная гипогликемия может привести к повреждению головного мозга.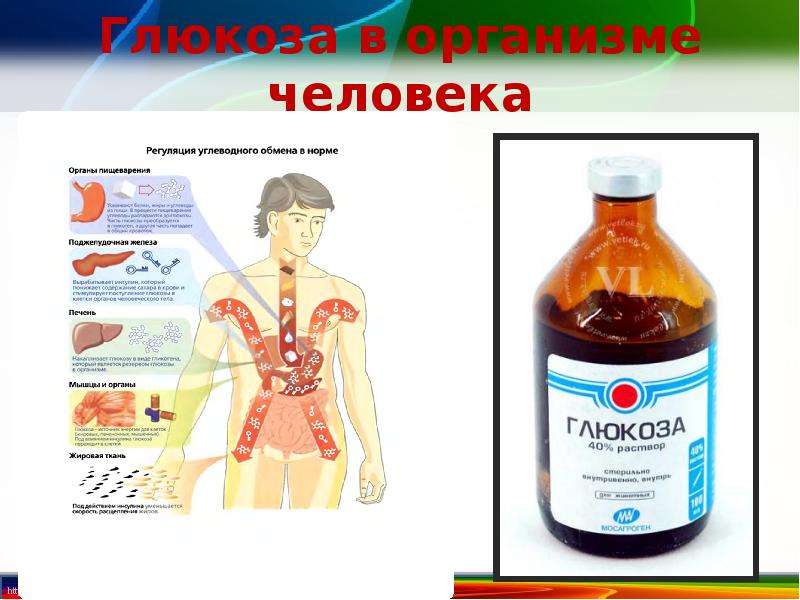 Канадская диабетическая ассоциация рекомендует людям, принимающим инсулин или противодиабетические препараты, способствующие высвобождению инсулина, избегать падения уровня глюкозы в крови ниже 4.0 ммоль / л (72 мг / дл).
Канадская диабетическая ассоциация рекомендует людям, принимающим инсулин или противодиабетические препараты, способствующие высвобождению инсулина, избегать падения уровня глюкозы в крови ниже 4.0 ммоль / л (72 мг / дл).
 Это восстанавливает уровень сахара в крови до нормального уровня в течение 5-15 минут, давая сигнал печени производить больше глюкозы. После введения глюкагона обратитесь в службу экстренной помощи. Сообщите бригаде по лечению диабета о любых серьезных эпизодах гипогликемии.Каждого, кто находится дома с человеком, который подвержен риску гипогликемии, следует научить вводить глюкагон и всегда иметь его под рукой.
Это восстанавливает уровень сахара в крови до нормального уровня в течение 5-15 минут, давая сигнал печени производить больше глюкозы. После введения глюкагона обратитесь в службу экстренной помощи. Сообщите бригаде по лечению диабета о любых серьезных эпизодах гипогликемии.Каждого, кто находится дома с человеком, который подвержен риску гипогликемии, следует научить вводить глюкагон и всегда иметь его под рукой.
 Рацион питания играет ключевую роль в процессе функционирования органов пищеварительной системы, в том числе влияя на состоянии печени. Как защитить печень?
Рацион питания играет ключевую роль в процессе функционирования органов пищеварительной системы, в том числе влияя на состоянии печени. Как защитить печень? 
 Систематическое употребление чрезмерно жирной и калорийной пищи крайне негативно отражается на здоровье, вызывая ожирение и сопутствующие проблемы. Проверить степень риска развития заболеваний…
Систематическое употребление чрезмерно жирной и калорийной пищи крайне негативно отражается на здоровье, вызывая ожирение и сопутствующие проблемы. Проверить степень риска развития заболеваний… 

 Некоторые спортивные диеты и препараты, применяемые для повышения эффективности тренировок, пагубно сказываются на состоянии печени. Как защитить этот жизненно важный орган? Подробнее…
Некоторые спортивные диеты и препараты, применяемые для повышения эффективности тренировок, пагубно сказываются на состоянии печени. Как защитить этот жизненно важный орган? Подробнее…  Чтобы не переплачивать за профилактику и лечение заболеваний печени, выбирайте препараты, обладающие фиксированной доступной ценой. Ознакомиться с примером…
Чтобы не переплачивать за профилактику и лечение заболеваний печени, выбирайте препараты, обладающие фиксированной доступной ценой. Ознакомиться с примером…
 Полезный завтрак
Полезный завтрак Яблоко
Яблоко Свежие овощи
Свежие овощи


 правильное питание
правильное питание










 Правильное питание – главное условие здорового образа жизни человека.
Правильное питание – главное условие здорового образа жизни человека.
