Что мы знаем о работе кишечника. — Мучкапская ЦРБ
Часто пациенты задают вопрос: как распознать заболевание кишечника?
К признакам заболевания кишечника относится множество различных, на первый взгляд не связанных между собой симптомов. К первоочередным признакам относятся связанные с дефекацией нарушения – изменение частоты и регулярности стула. Это запоры и поносы (диарея). При заболеваниях кишечника может изменяться консистенция стула. Какой стул должен быть в норме. Если стул не имеет формы (неоформленный) или слишком плотный, что вызывает дискомфортное ощущение во время посещения туалета, то это нужно считать признаком болезни кишечника. Особое внимание следует уделить данному симптому при его большой длительности, например в течении нескольких недель или месяца. Эти изменения свидетельствуют о нарушении моторики кишечника, его подвижности и сократительной активности, а также о сопутствующих нарушениях пищеварения. При появлении некоторых заболеваний мы можем заметить изменение цвета кала. Диапазон изменений очень большой в пределах оттенка коричневого. Насторожить должен полностью белый или очень светлый кал, так же как очень темный, почти черный. Однако черный кал может быть вызван изменениями в питании, папример при употреблении свеклы накануне, за 1-2 дня. Иногда темный или почти черный цвет стула может быть вызван приемом лекарственных средств, в частности препаратов железа. В определенных случаях темный кал служит эквивалентом кровотечения. Изменение окраски кала является признаком серьезных заболеваний, при которых требуется дальнейшее обследование и консультация специалиста- гастроэнтеролога. Появление у кала резкого неприятного запаха сигнализирует о нарушениях пищеварения, связанных с кишечником, и развитии заболевания. Мажущийся кал, оставляющий следы в унитазе, может указывать на схожие изменения. Серьезно обеспокоить должны появившиеся следы крови. В организме кровь должна перемещаться только по сосудам, и если она попадает куда-то еще, вытекает из сосудов, то появляются основания заподозрить тяжелое заболевание.
Диапазон изменений очень большой в пределах оттенка коричневого. Насторожить должен полностью белый или очень светлый кал, так же как очень темный, почти черный. Однако черный кал может быть вызван изменениями в питании, папример при употреблении свеклы накануне, за 1-2 дня. Иногда темный или почти черный цвет стула может быть вызван приемом лекарственных средств, в частности препаратов железа. В определенных случаях темный кал служит эквивалентом кровотечения. Изменение окраски кала является признаком серьезных заболеваний, при которых требуется дальнейшее обследование и консультация специалиста- гастроэнтеролога. Появление у кала резкого неприятного запаха сигнализирует о нарушениях пищеварения, связанных с кишечником, и развитии заболевания. Мажущийся кал, оставляющий следы в унитазе, может указывать на схожие изменения. Серьезно обеспокоить должны появившиеся следы крови. В организме кровь должна перемещаться только по сосудам, и если она попадает куда-то еще, вытекает из сосудов, то появляются основания заподозрить тяжелое заболевание. И в данной ситуации всегда нужно определять источник кровотечения. К другим признакам заболевания кишечника относятся вздутие живота, повышенное газообразование, метеоризм, странные звуки в животе (урчание, бульканье). Эти симптомы чаще всего бывают связаны с нарушением количественного и качественного состава бактерий, живущих в кишечнике. Но это не всегда нарушение бактериальной флоры – подобные изменения могут возникать и при различных нарушениях пищеварения или моторики кишечника.
И в данной ситуации всегда нужно определять источник кровотечения. К другим признакам заболевания кишечника относятся вздутие живота, повышенное газообразование, метеоризм, странные звуки в животе (урчание, бульканье). Эти симптомы чаще всего бывают связаны с нарушением количественного и качественного состава бактерий, живущих в кишечнике. Но это не всегда нарушение бактериальной флоры – подобные изменения могут возникать и при различных нарушениях пищеварения или моторики кишечника.
Что надо делать, чтобы кишечник работал нормально? Существует 10 правил работы кишечника :
- Употребляйте достаточное количество жидкости – не менее 1.5-2 л в день, включая воду, чай, суп. Минеральная вода с повышенным содержанием магния оказывает легкий слабительный эффект.
- Включайте в рацион пищу, содержащую клетчатку и пищевые волокна. Полезны цельные зерновые, фрукты в кожуре, сырые овощи, инжир, изюм, чернослив, хлеб из муки грубого помола, гречневая и овсяная крупы.

- Меньше рафинированных и легкоусвояемых продуктов. Исключите из рациона белый хлеб, булочки, манную кашу, картофель, насыщенные мясные и рыбные бульоны. макароны, кисель, шоколад, кизил, гранаты, бруснику, чернику, груши.
- Измените режим питания, сделайте его дробным. Ешьте понемногу, малыми порциями 4-5 раз в день. И не питайтесь всухомятку!
- Делайте физические упражнения. Работу кишечника стимулируют ходьба быстрым шагом, регулярная гимнастика, плавание в бассейне. Необходимо хотя бы 20-30 минут физической активности в день. Начинайте день с массажа живота, желательно до завтрака. 6. Лучший завтрак состоит из хлеба из муки грубого помола или ржаной, с овощами, можно с медом, из йогурта, некрепкого чая.
- После завтрака можно проводить «тренировку туалета». Посетите туалет, посидите там немного, но не засиживайтесь. Вне зависимости от результата процедура не пройдет даром. Со временем кишечник приучится к такому ритму.
- Никогда не сдерживайте стул.
 Как только появляются позывы, сразу же следует идти в туалет. Избегайте длительного натуживания – это очень вредно влияет на организм.
Как только появляются позывы, сразу же следует идти в туалет. Избегайте длительного натуживания – это очень вредно влияет на организм. - Обращайте внимание на принимаемые лекарства. Возможно, нарушения в работе кишечника связаны именно с ними. Посоветуйтесь с врачом, как нормализовать работу кишечника.
- Если появляется необходимость принимать слабительные, проконсультируйтесь с врачом. Выбранное лекарство должно быть эффективным и безопасным.
| Материал подготовила врач общей практики Карелина Ольга Михайловна |
Предыдущая записьСледующая запись
Что означает кал темного цвета?
Человек, следящий за состоянием своего организма, часто обращает внимание на цвет мочи и кала. Именно эти выделения могут стать индикаторами происходящих в нем изменений. Например, иногда может возникать вопрос: что означает кал темного цвета? Давайте попытаемся найти на него ответ.
Например, иногда может возникать вопрос: что означает кал темного цвета? Давайте попытаемся найти на него ответ.
Кал. Нормальный цвет
Изменение цвета испражнений может происходить по разным причинам. У человека нормальным считается кал от желтовато-коричневого до темно-коричневого цвета. Одной из самых распространенных причин его потемнения являются некоторые пищевые продукты, а также уровень содержания желчи. Например, в результате нарушения оттока желчи каловые массы приобретают светлый цвет.
Почему кал приобретает черный цвет?
Появление кала черного цвета, как правило, вызывает у человека беспокойство и желание узнать, по какой причине произошли такие изменения. Существует целый ряд причин, по которым может изменяться цвет испражнений.
- Употребление в пищу «цветных» продуктов, которые вызывают окрашивание каловых масс (причем такие изменения могут наблюдаться в течение 3-х дней). К таким продуктам относятся:
чернослив
свекла
красный виноград
кровяная колбаса.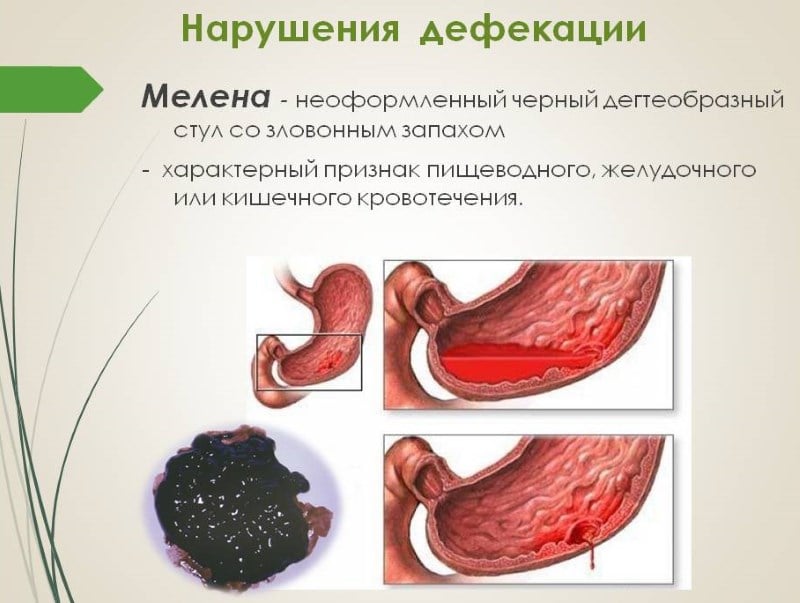
Если вы употребляли что-то из вышеназванного накануне появления черного кала, необходимо исключить их из рациона на 4-5 дней. Если и после этого каловые массы остаются черными, значит, причина кроется в ином.
- Изменение такого рода может наблюдаться на фоне приема некоторых лекарственных препаратов. Это железосодержащие средства (Сорбифер, Феррум Лек, Актиферрин, Мальтофер и другие), прием активированного черного угля и препаратов висмута.
Если изменение цвета кала произошло на фоне приема этих препаратов, то это не является противопоказанием. Консультация с лечащим врачом поможет рассеять все сомнения.
- Появление темного кала может являться признаком кровотечения пищевода, язвы желудка, рака желудка и т.д. Черный кал носит название «мелена».
Важно знать, что о наличии серьезных внутренних патологий может говорить не только темный цвет испражнений, но и появление болевых ощущений в эпигастральной области, слабости, тошноты, рвоты.
Следует обратить внимание еще на один нюанс. Причиной кровотечения у людей, страдающих язвой двенадцатиперстной кишки или желудка, могут быть антиагреганты (аспирин, кардиомагнил) и нестероидные препараты противовоспалительного действия. Сами лекарства не окрашивают кал в черный цвет, но могут вызвать кровотечения, от которых каловые массы станут черными.
При появлении темных испражнений в течение нескольких дней (надо исключить причину приема цветных продуктов), необходимо обратиться к врачу и сдать анализы.
Результаты анализа кала — повышение, снижение, симптомы, болезни, лаборатории
Форма кала
Оформленный – Оформленный кал, приближенный к цилиндрической форме соответствует норме
Овечий кал – Кал в виде плотных овалов и шариков говорит о хронических запорах и обезвоживании. В таком случае кал сухой, темный и не теряет форму даже при сдавливании. Склонность к запорам также может быть признаком механического препятствия в прямой кишке, опухоли, а также атонии кишечника. Если кал имеет такую форму постоянно, то следует обязательно провести обследование прямой кишки.
Склонность к запорам также может быть признаком механического препятствия в прямой кишке, опухоли, а также атонии кишечника. Если кал имеет такую форму постоянно, то следует обязательно провести обследование прямой кишки.
Неоформленный – Неоформленный кал бывает в случае недостаточно плотной его консистенции, что характеризует неполноценное пищеварение.
Лентовидный – Опухоли, рубцы ампулы прямой кишки и сфинктера создают препятствие для свободного прохождения кала. В результате он приобретает уплощенную форму.
Консистенция кала
Плотный — Консистенция и форма могут указывать на обезвоживание, в таком случае кал сухой, темный и не теряет форму даже при сдавливании. Склонность к запорам также может быть признаком механического препятствия в прямой кишке, опухоли, а также атонии кишечника.
Мягкий – Кал умеренной плотности, при которой поддерживается его форма, является нормой.
Кашицеобразный – Кашицеобразный кал является следствием ускоренного продвижения пищи через желудок и тонкий кишечник. Преимущество растительной пищи в рационе также приводит к образованию кашицеобразного кала.
Преимущество растительной пищи в рационе также приводит к образованию кашицеобразного кала.
Кашицеобразный, клетчатка — Кашицеобразный кал является следствием ускоренного продвижения пищи через желудок и тонкий кишечник. Преимущество растительной пищи в рационе также приводит к образованию кашицеобразного кала.
Мазевидный – Жирный кал в виде однородной густой массы, прилипает к стенкам туалета и смывается только теплой водой – свидетельство наличия нейтрального жира в кале больше 15 г (норма 7 г), или жирных кислот и мыл. Эпизодическое появление такого кала может быть следствием приема накануне большого количества жирной пищи, или препаратов для похудения.
Мазевидный, нейтральный жир – Жирный кал в виде однородной густой массы, прилипает к стенкам туалета и смывается только теплой водой – свидетельство наличия нейтрального жира в кале больше 15 г (норма 7 г), и/или жирных кислот и мыл. Нейтральный жир в кале является признаком нарушения выделения желчи, недостаточной функции или воспалении поджелудочной железы.
Мазевидный, жирные кислоты, мыла – Жирный кал в виде однородной густой массы, прилипает к стенкам туалета и смывается только теплой водой – свидетельство наличия нейтрального жира в кале больше 15 г (норма 7 г), и/или жирных кислот и мыл. Такая консистенция указывает на недостаток липазы, плохую выработку желчи, или бродильную диспепсию, ускоренное прохождение пищи через тонкий кишечник. При запорах количество мыл увеличивается.
Пенистый – Пенистый кал, часто кашицеобразный, является следствием нарушения пищеварения по типу бродильной диспепсии. При этом присутствует йодофильная флора.
Жидкий кал – Жидкий кал является симптомом токсикоинфекции, острой кишечной инфекции, отравления.
Водянистый – Признак кишечной инфекции, токсикоинфекции, отравления.
Цвет кала
Коричневый – В норме кал коричневого цвета, более или менее темного оттенка.
Темно-коричневый – В норме кал коричневого цвета, более или менее темного оттенка.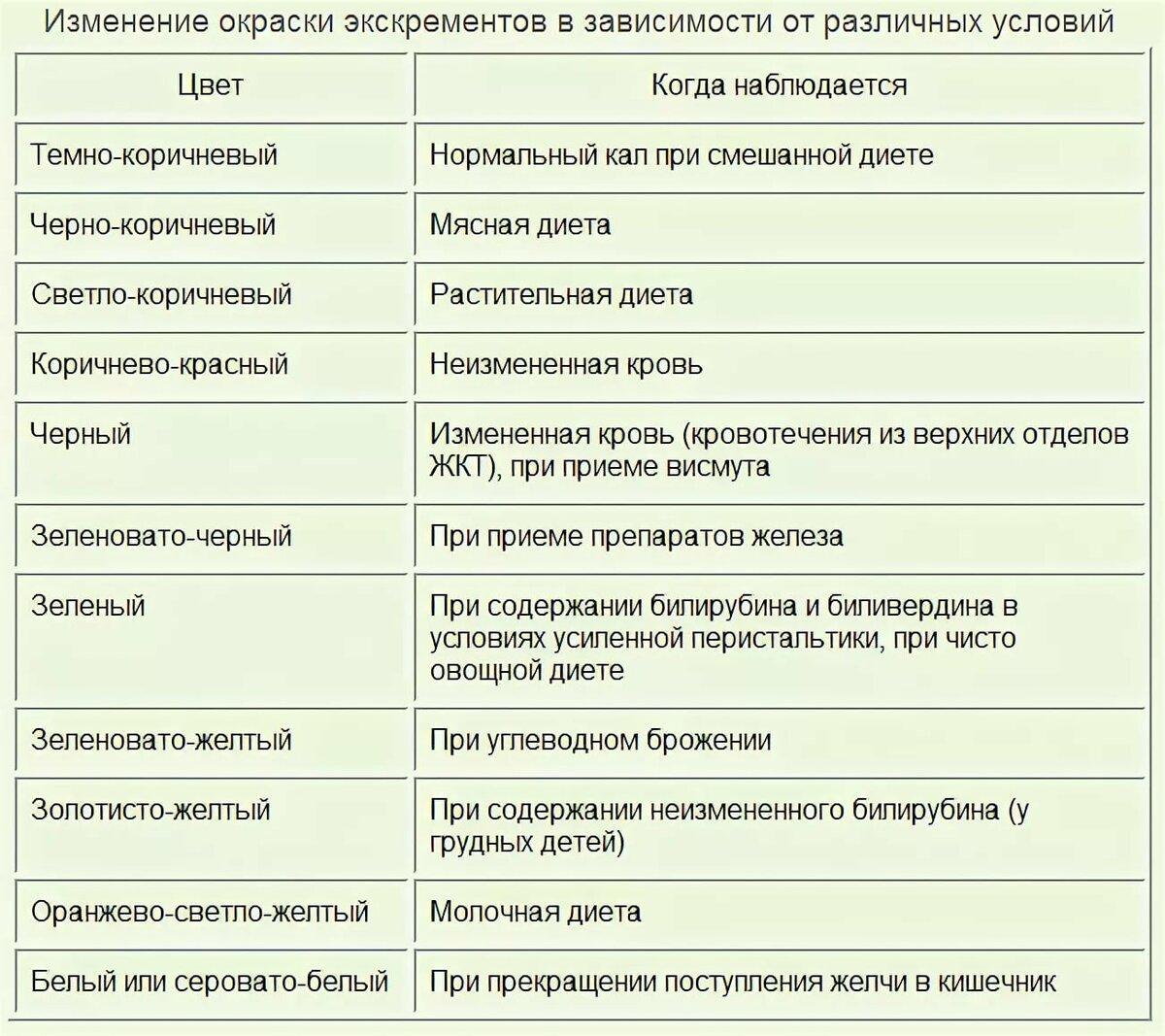
Светло-коричневый – В норме кал коричневого цвета, более или менее темного оттенка.
Красно-коричневый, эритроциты, гемоглобин – Наличие красного оттенка кала может быть симптомом кишечного кровотечения.
Красно-коричневый, перевариваемая и неперевариваемая клетчатка – Наличие красного оттенка кала может быть симптомом кишечного кровотечения. Некоторые овощи и фрукты, например, свекла, арбуз, смородина, окрашивают кал в разные оттенки красного цвета.
Коричневый с красными налетами, эритроциты – Прожилки или налеты ярко красного цвета в кале являются симптомом кровотечения из толстой кишки. Часто ярко-красные налеты в небольшом количестве присутствуют при геморрое.
Светло-желтый – Полужидкий кал желтого цвета является нормой для грудных детей. У взрослого человека оформленный светлый кал желтого оттенка может быть следствием употребления большого количества молочных продуктов.
Ярко-желтый, билирубин — Выраженный желтый цвет кала является признаком чрезмерной выработки желчи, вследствие патологии желчного пузыря и/или печени.
Серо-белый – Кал обесцвечивается при отсутствии в нем желчных пигментов. Так бывает при вирусных гепатитах, циррозе печени, закупорке желчевыводящего протока.
Черный, неоформленный – Черный цвет кала говорит о желудочном кровотечении, или кровотечении в двенадцатиперстной кишке. Под действием пищеварительных ферментов эритроциты крови меняют свой цвет, потому приобретают черный оттенок. Неоформленный густой черный кал называется мелена, и его появление всегда является плохим прогнозом.
Черный, оформленный – Нормальной консистенции и формы кал черного цвета может появляться при приеме железосодержащих препаратов.
Зеленый с красными прожилками – Зеленый жидкий кал с красными прожилками говорит об острой кишечной инфекции, шигеллезе.
Зеленый, неоформленный – Зеленый жидкий и полужидкий кал является симптомом острой кишечной инфекции.
Зеленый, оформленный – оформленный и нормальной консистенции кал зеленого цвета образуется при употреблении большого количества зеленых овощей, зелени.
Реакция кала
Нейтральная (слабокислая, слабощелочная) – Нормальная реакция кала нейтральная, слабокислая или слабощелочная, в зависимости от состава питания.
Кислая – кислая реакция является следствием преобладания в рационе простых углеводов, продуктов брожения, овощей и фруктов, которые усиливают брожение в кишечнике. Присутствует йодофильная флора.
Щелочная – Щелочная реакция кала говорит о преобладании процессов гниения, в результате избытка белковой пищи. Этот процесс сопровождается образованием большого количества аммиака Нарушение всасывания и переваривания жиров и белков, хронические заболевания кишечника также проявляются щелочной реакцией.
Черный стул (мелена) у собаки
Термин мелена используется для описания стула, который кажется черным и смолистым, что происходит из-за наличия переваренной крови в фекалиях.
Мелена обычно возникает из-за кровотечения в верхней части желудочно-кишечного тракта.
Также наблюдается у собак после того, как они проглотили достаточное количество крови из дыхательных путей, например, при носовом кровотечении или кашле и глотании крови из легких. Мелена сама по себе не болезнь, а симптом какого-либо другого основного заболевания, такого как язва желудочно-кишечного тракта или нарушения свертывания крови. Темный цвет и смолистая консистенция фекалий происходит из-за переваривания крови, когда она проходит через кишечный тракт.
Другие симптомы, которые могут сопровождаться меленой, зависят от причины, тяжести и местоположения кровотечения.
У пациентов с желудочно-кишечным кровотечением:
- Рвота, с кровью или без нее;
- Отсутствие аппетита;
- Потеря веса;
- Слабость и непереносимость физических упражнений;
- Бледные слизистые оболочки;
- Трудное или быстрое дыхание;
- Боль в животе.

У пациентов с кровотечением в дыхательных путях:
- Носовое кровотечение;
- Чихание;
- Кашель с кровью;
- Бледные слизистые оболочки;
- Слабость и непереносимость физических упражнений;
- Трудное или быстрое дыхание.
У пациентов с нарушениями свертывания крови:
- Носовое кровотечение;
- Кровь в моче;
- Ярко-красная кровь в стуле;
- Кровоизлияния в глазах;
- Рвота, с кровью или без нее;
- Аномальные кровоподтеки;
- Бледные слизистые оболочки;
- Слабость и непереносимость физических упражнений;
- Трудное или быстрое дыхание.
Заболеваний, которые могут сопровождаться черным калом огромное множество. Некоторые из них:
- Язвы желудочно-кишечного тракта;
- Опухоли рта, пищевода, желудка или тонкого кишечника;
- Желудочно-кишечные инфекции;
- Инородное тело ЖКТ;
- Лекарственная токсичность;
- Воздействие токсинов;
- Паразиты;
- Заболевания печени;
- Инфекции, новообразования или инородные тела в легких или в носу;
- Травма.

Постановка диагноза
Необходимо предоставить ветеринарному врачу максимально подробную историю болезни вашего питомца, время появления симптомов, возможные инциденты, которые могли к этому привести, применяемые препараты, рацион питания и т.д. Все это поможет предположить причину происходящего. После получения от информации, врачу нужно будет провести ряд диагностических процедур – чаще всего это анализы крови, в том числе на свертываемость, рентгенологическое и ультразвуковое исследования. Результаты этих обследований в ряде случаев помогут поставить окончательный диагноз. В сложных случаях так же может потребоваться проведение эндоскопических исследований, хирургического вмешательства. Все это зависит от конкретной истории болезни.
Лечение
Основная цель терапии — устранить основное заболевание, которое в случае успеха должно в конечном итоге решить проблему.
Инфузионная терапия (капельницы) может быть назначена для предотвращения потери жидкости, а у пациентов с тяжелой потерей крови и анемией может потребоваться переливание крови. Дополнительное лечение будет зависеть от других симптомов и основной причины заболевания. Например, собаки с язвами желудочно-кишечного тракта могут лечиться с изменением диеты и лекарств, чтобы уменьшить секрецию желудочной кислоты, защитить слизистую оболочку желудочно-кишечного тракта и предотвратить рвоту (если необходимо), в то время как животные отравившиеся родентицидами или антикоагулянтами будут получать специфические антидоты.
Дополнительное лечение будет зависеть от других симптомов и основной причины заболевания. Например, собаки с язвами желудочно-кишечного тракта могут лечиться с изменением диеты и лекарств, чтобы уменьшить секрецию желудочной кислоты, защитить слизистую оболочку желудочно-кишечного тракта и предотвратить рвоту (если необходимо), в то время как животные отравившиеся родентицидами или антикоагулянтами будут получать специфические антидоты.
Подводя итог, следует сказать, что причин появления черного стула у собаки множество, но все они требуют детальной диагностики и незамедлительного лечения.
Берегите себя и своих питомцев!
Калевская Я.Ф.
Ветеринарный врач СВК «Свой Доктор» филиал Дзержинский
возможные причины у взрослых и детей
Консистенция с цветом и даже запахом кала может многое сказать о состоянии человеческого здоровья. Этот фактор учитывался еще в древности. Поэтому в том случае, если вдруг стул почернел, это является поводом серьезно задуматься о причине подобного изменения. К примеру, все может объясняться вполне рядовыми вещами — употреблением в пищу некоторых специфических продуктов. Но порой темный кал может свидетельствовать о серьезных патологиях, которые требуют немедленного медицинского вмешательства. Помимо этого, существует огромный ряд хронических заболеваний, при которых черный стул является опасным и крайне подозрительным симптомом.
Поэтому в том случае, если вдруг стул почернел, это является поводом серьезно задуматься о причине подобного изменения. К примеру, все может объясняться вполне рядовыми вещами — употреблением в пищу некоторых специфических продуктов. Но порой темный кал может свидетельствовать о серьезных патологиях, которые требуют немедленного медицинского вмешательства. Помимо этого, существует огромный ряд хронических заболеваний, при которых черный стул является опасным и крайне подозрительным симптомом.
Каким должен быть здоровый цвет кала?
Нормальный оттенок кала может варьироваться от желтовато-коричневого до темновато-коричневого. Он также может слегка изменяться в зависимости от типа питания человека и персональных особенностей организма. Подобный цвет обеспечивается присутствием в структуре кала переработанной желчи и некоторыми непереваренными частичками пищи, составлявшими рацион питания определенного индивидуума. При этом очень важно, чтобы стул был оформленным. Как правило, каждый знает о том, какой именно цвет кала является нормальным именно у него. В связи с этим не заметить, когда он становится необычным, практически невозможно.
В связи с этим не заметить, когда он становится необычным, практически невозможно.
Безобидные причины темного кала
Часто кал может становиться черным из-за приема в пищу некоторых продуктов, которые придают ему столь необычный окрас. Среди этих продуктов, пожалуй, стоит назвать красную столовую свеклу, гранаты, чернослив, черную смородину, красный виноград, чернику. Абсолютно все эти и прочие насыщенного оттенка фрукты с овощами и ягодами могут менять цвет кала.
В том случае, если, проанализировав свой рацион питания, человек понимает, что причиной темного кала является отдельная пища, и он не чувствует себя больным, а его стул оформлен, то беспокоиться ему не о чем. Просто можно перестать употреблять такие фрукты или ягоды, и уже спустя пару дней кал непременно приобретет свой нормальный оттенок. Не стоит волноваться и в случаях присутствия в кале черных вкраплений, они являются непереваренными частичками продуктов питания, поменявшими свой оттенок в пищеварительной системе.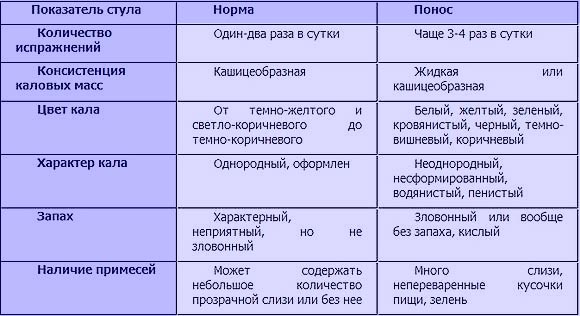 Иногда причины темного кала у взрослых не такие безобидные.
Иногда причины темного кала у взрослых не такие безобидные.
Серьезные опасения у людей вызывает присутствие в кале вкраплений, которые очень напоминают внешне маленьких червячков. Их, как правило, принимают за глистов, и быстро бегут к врачам, чтобы сдать анализы и вылечиться. Но скорее всего, это окажутся волокна банана, который был съеден накануне. Что касается настоящих остриц и гельминтов, то они, подобно большинству других паразитов, обладают совсем другим окрасом: белым или желтоватым.
Цвет кала и влияние на него лекарственных препаратов
Темным кал может стать из-за приема некоторых фармацевтических средств. Например, лекарства, которые применяются для лечения анемии. Такие медикаменты содержат железо, которое способно придавать стулу подобную окраску. Таким же эффектом обладают многие витаминные комплексы наряду с медикаментами, содержащими висмут с активированным углем.
В том случае, если человек, обнаруживший потемнение, принимал какие-либо лекарства накануне, то ему необходимо изучить инструкцию к ним. Если удастся удостовериться, что все дело просто в препаратах, то можно успокоиться, так как абсолютно никакого вреда в этом случае для организма нет.
Если удастся удостовериться, что все дело просто в препаратах, то можно успокоиться, так как абсолютно никакого вреда в этом случае для организма нет.
Внутренние кровотечения
Стоит подчеркнуть, что лекарства, которые содержат ацетилсалициловую кислоту, а также препараты, снижающие свертываемость крови, сами окрашивать каловые массы не смогут. Но их употребление иногда оказывается причиной внутренних кровотечений. В связи с этим в том случае, если пациент увидел темный кал на фоне лечения такими средствами, ему следует обратиться за медицинской помощью.
Заболевания, провоцирующие появление черного кала
Внезапно почерневший кал зачастую служит клиническим симптомом наличия внутренних кровотечений. В большинстве ситуаций все можно объяснить эрозией кровеносного сосуда в районе образования язвы желудка. В связи с этим людям, которые страдают язвенной болезнью, требуется тщательно следить за цветом своих каловых масс. И в случае, если они стали черными, это является поводом для немедленного обращения к врачу.
Вместе с почернением стула у людей, которые страдают внутренним кровотечением, наблюдают и другие признаки опасного для жизни состояния. Одним из таких симптомов является рвота алого цвета и симптоматика кровопотерь. Кроме кровоточащих язв, причинами кала темного цвета у взрослого являются различные патологии кишечника с опухолями в желудке и расширением вен пищевода. Порой всему виной оказываются и другие опасные недуги:
- Развитие острой формы лимфобластного лейкоза.
- Наличие эзофагита, гастрита или болезни Крона.
- Появление анкилостомидоза или гистоплазмоза.
Бывает также темный кал у ребенка.
Появление черного кала у детей
К счастью, у детей причины такого окраса кала в основном безобидны. У них редко встречаются столь серьезные, а вместе с тем угрожающие жизни состояния как у взрослых.
Родителей зачастую пугает цвет с консистенцией кала у грудничков, который выделяется в первые дни жизни. Абсолютно черный стул у новорожденных называют меконий, и он считается нормой. Окрас первородного кала объясняется непосредственно его структурой: он состоит преимущественно из желчи, волос, клеток эпителия, околоплодной жидкости, слизи и воды. Пройдет чуть-чуть времени, и стул у малыша приобретет нормальный для его возраста горчичный цвет.
Окрас первородного кала объясняется непосредственно его структурой: он состоит преимущественно из желчи, волос, клеток эпителия, околоплодной жидкости, слизи и воды. Пройдет чуть-чуть времени, и стул у малыша приобретет нормальный для его возраста горчичный цвет.
В том случае, если обнаруживается кал темного цвета у ребенка старшего возраста, это служит поводом проанализировать состав продуктов и медикаментов, которые ребенку пришлось принимать накануне. Если чадо ело чернику с бананами, ежевикой и некоторыми другими фруктами, то, скорее всего, бить тревогу вовсе не стоит. Особенно тогда, когда ребенок чувствует себя здоровым, веселым и активным.
Но когда возникновение черного кала вдобавок сопровождается ухудшением состояния, а налицо тревожная симптоматика в виде болей в животе с тошнотой и слабостью, а, кроме того, запорами или поносом с рвотой, то необходимо вызывать врача в срочном порядке. У детей, в особенности совсем маленьких, опасные состояния развиваются гораздо быстрее, чем у взрослых.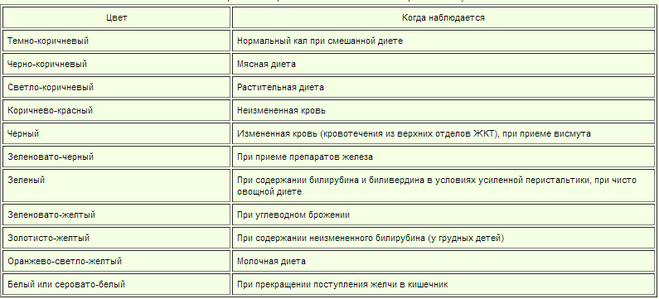
Причины темно-зеленого кала рассмотрим ниже.
Основная причина – неправильное питание. Окрашивание фекальных масс в зеленый цвет происходит при употреблении в пищу продуктов, содержащих красители и железо. Такими продуктами являются фруктовые соки, морская рыба, листья салата, брокколи, красная фасоль, черная лакрица и др. При употреблении некоторых из вышеперечисленных продуктов цвет кала может меняться на протяжении 5 дней. Темно-зеленый оттенок кала обычно наблюдается у вегетарианцев, так как в их рационе преобладают овощи и фрукты. Каловые массы темно-зеленого цвета могут указывать на некоторые патологии. Такой оттенок стула появляется на фоне кровотечений в желудке или кишечнике. Это может указывать на язвенную болезнь или онкологические процессы в организме. Зеленый кал может свидетельствовать о развитии дизентерии, лечение в этом случае проводится только в стационаре.
Наблюдение черного кала у беременных
Черный кал у беременных женщин является достаточно распространенным признаком.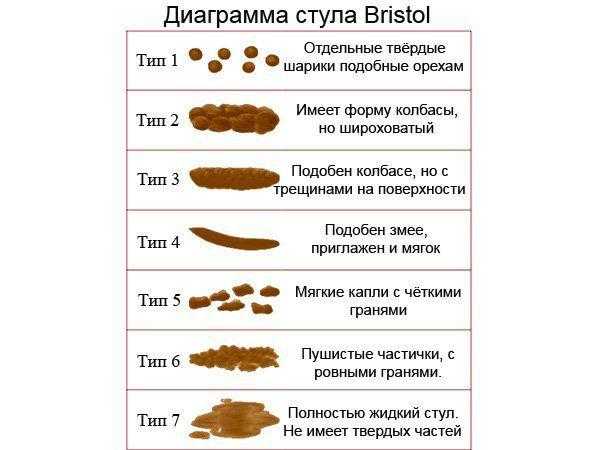 Стоит сказать, что беременность с родами не являются причиной потемнения стула. Но тем не менее подобные изменения весьма пугают будущих мам. Не стоит паниковать. Как правило, причина черного кала у будущих матерей кроется в том, что они употребляют витаминные комплексы, которые обогащены железом. Помимо этого, женщины, которые ожидающие малыша, пытаются употреблять как можно больше фруктов с ягодами и овощами, в которых содержится железо.
Стоит сказать, что беременность с родами не являются причиной потемнения стула. Но тем не менее подобные изменения весьма пугают будущих мам. Не стоит паниковать. Как правило, причина черного кала у будущих матерей кроется в том, что они употребляют витаминные комплексы, которые обогащены железом. Помимо этого, женщины, которые ожидающие малыша, пытаются употреблять как можно больше фруктов с ягодами и овощами, в которых содержится железо.
Таким образом, в том случае, если потемнение стула не сопровождается ухудшением самочувствия и тревожной симптоматикой, беспокоиться совершенно не о чем. Но если имеется язвенная болезнь или какое-либо хроническое заболевание пищеварительной системы, стоит насторожиться и отправиться на дополнительное обследование.
Что нужно предпринять, если обнаружен черный кал?
Каждый человек, который обнаруживает черный кал, всегда начинает беспокоиться о том, что же стало причиной подобных изменений. В любом случае нельзя паниковать преждевременно и тем более отпускать все на самотек. Следует предпринять следующие меры:
Следует предпринять следующие меры:
- Нужно изучить рацион питания за последние дни. В случае когда за последний период времени человек питался обычной пищей и не употреблял никаких лекарств, внезапное почернение стула может говорить о развитии опасного для жизни состояния. И это требует визита к доктору, который откладывать никак нельзя.
- Нужно понаблюдать за консистенцией и цветом кала в течение пары дней. В ситуациях, когда причины безобидны и неопасны, стул непременно нормализуется максимум через пару дней после исключения из рациона продуктов, окрашивающих кал. Но если кал чернеет из-за серьезного заболевания, этого не произойдет, и цвет его на нормальный окрас не поменяется. В особенности человека должен насторожить периодически повторяющийся черный понос.
- Важно также обратить внимание на самочувствие. Следует проанализировать состояние здоровья в последнее время, которое предшествовало резкому почернению стула.
Заключение
В том случае, если причины кала темного цвета безобидные, самочувствие человека останется неизменным. Таким образом, он будет ощущать себя здоровым и полным сил. В ситуациях, при которых появление черного стула сопровождают запоры со вздутием живота, анемией, рвотой, изжогой, тошнотой, болями в животе и другими тревожными болезненными симптомами, чья интенсивность со временем еще и нарастает, речь будет уже идти о серьезном заболевании или каких-либо осложнениях.
Таким образом, он будет ощущать себя здоровым и полным сил. В ситуациях, при которых появление черного стула сопровождают запоры со вздутием живота, анемией, рвотой, изжогой, тошнотой, болями в животе и другими тревожными болезненными симптомами, чья интенсивность со временем еще и нарастает, речь будет уже идти о серьезном заболевании или каких-либо осложнениях.
Черный стул у взрослого после антибиотиков: как решить данную проблему? Почему может меняться цвет кала при приеме антибиотиков? Темный стул при долгом приеме антибиотиков у взрослых и детей — довольно распространенное явление.
Лечение многих заболеваний, вызванных патогенными бактериями, требует приема антибиотиков. Антибактериальная терапия негативно сказывается на работе желудочно-кишечного тракта, так как препараты губят не только вредных микроорганизмов, но и полезную микрофлору. Из-за этого часто ухудшаются пищеварительные процессы, появляется синдром острого живота, возникают проблемы с дефекацией, в том числе изменяется цвет кала. В связи с этим многих пациентов интересует, с чем связан черный стул у взрослого после антибиотиков? Рассмотрим, чем вызвано данное явление и как устранить нарушение.
В связи с этим многих пациентов интересует, с чем связан черный стул у взрослого после антибиотиков? Рассмотрим, чем вызвано данное явление и как устранить нарушение.
Причины изменения цвета кала
Темный стул может быть связан с самыми разнообразными факторами. В норме у взрослого человека кал имеет коричневый цвет. Оттенок меняется:
- из-за употребления некоторых продуктов питания — чернослива, свеклы, черники, граната, черного винограда;
- приема лекарственных средств — активированного угля, антибиотиков, биокомплексов на основе железа, препаратов висмута;
- патологических процессов в организме — язвенной болезни, цирроза печени, полипов в кишечнике, варикоза пищевода, онкологических заболеваний.
Черный стул у взрослого после антибиотиков — довольно распространенное явление. Однако изменение цвета кала связано не столько с лекарственными препаратами, сколько с основным заболеванием. Для нормализации дефекации необходимо устранять патологию. Также врачи рекомендуют пить пробиотики при приеме антибиотиков, чтобы свести негативное воздействие антибактериальных средств на кишечную микрофлору к минимуму.
Для нормализации дефекации необходимо устранять патологию. Также врачи рекомендуют пить пробиотики при приеме антибиотиков, чтобы свести негативное воздействие антибактериальных средств на кишечную микрофлору к минимуму.
Пробиотические комплексы для восстановления стула
БАК-СЕТ беби и БАК-СЕТ форте — мультипробиотики нового поколения. В британских препаратах содержатся живые полезные бактерии, устойчивые к кислой среде желудка. Проверенные штаммы микроорганизмов оригинального происхождения попадают в кишечник в полном объеме и восстанавливают баланс микрофлоры. При курсовом приеме средств нормализуется стул, улучшается пищеварение, повышается иммунитет. Купить современные пробиотики можно в аптеке. Инструкция есть в упаковке и на нашем сайте.
Зачем пить пробиотики при приеме антибиотиков?
Антибиотики помогают побеждать даже те болезни, которые еще недавно считались смертельными. Однако лекарства приносят организму не только пользу, но и вред. Например, вызывают дисбактериоз.
Однако лекарства приносят организму не только пользу, но и вред. Например, вызывают дисбактериоз.
Прием антибиотиков
Все статьи по темеПочему темный кал при беременности? Причины для беспокойства
Во время беременности в организме женщины происходят изменения. Большинство из них считаются нормальными. Но бывают проявления, требующие медицинского вмешательства. Одним из наиболее распространенных нарушений, которое заставляет волноваться каждую женщину в положении, является темный кал при беременности. Почему у беременных изменяется цвет стула, и о чем это сигнализирует, описано в статье.
Перестройка организма
С момента зачатия в организме женщины начинаются процессы, направленные на развитие плода. Беременная ощущает ухудшение самочувствия и наблюдает проблемы с желудочно-кишечным трактом. На первых месяцах беременности могут обостриться уже имеющиеся заболевания органов пищеварительной системы или возникать новые болезни. Результатом этого могут быть изменения консистенции и цвета кала.
Результатом этого могут быть изменения консистенции и цвета кала.
Многое зависит от питания беременной. Прием жареной, соленой, копченой пищи может привести к ряду осложнений в работе желудка и поджелудочной железы.
Темный кал при беременности на ранних сроках также бывает по причине гормональных перестроек. Организм женщины вырабатывает в большом количестве гормон прогестерон, который влияет на все органы, заставляя их функционировать по-другому. Поэтому темный кал при беременности не всегда свидетельствует о болезнях. Во многих случаях такое изменение является нормой и не требует медицинского вмешательства.
Кроме потемнения кала у женщины меняются частота мочеиспускания, пульс, давление, уровень гемоглобина и даже психологическое состояние.
Другие причины изменения цвета стула
Очень часто потемнение кала является нормой и возникает в результате гормональной активности организма. Также кал темного цвета при беременности бывает из-за приема некоторых лекарств или синтетических витаминов. Производители препаратов всегда указывают в инструкции действие компонентов на органы разных систем.
Производители препаратов всегда указывают в инструкции действие компонентов на органы разных систем.
Иногда беременные во время расстройства пищеварения могут пить активированный уголь. Этот натуральный сорбент разрешен для женщин в положении, но под его действием может наблюдаться изменение цвета кала. В таком случае нет причин для беспокойства.
Также темный кал при беременности наблюдается, если женщина съела продукты, содержащие темные пигменты. Органические красящие вещества не осваиваются организмом и выходят вместе с калом, придавая ему темный цвет.
Если кроме изменения стула никаких других нарушений не замечается и самочувствие беременной в норме, паниковать не стоит. Врачи рекомендуют таким женщинам понаблюдать несколько дней за состоянием своего здоровья. Если за это время цвет кала не изменится, следует посетить врача.
Продукты, меняющие цвет кала
Темный кал во время беременности может быть следствием употребления следующих продуктов:

Если накануне беременная употребляла любой из перечисленных продуктов, скорее всего, она здорова. Потемнение кала произошло под действием красящих пигментов, которые организм вывел вместе с переваренной пищей.
Действие медикаментов
Часто женщины наблюдают изменения стула после приема препаратов. Потемнение кала могут вызывать такие лекарства:
У большинства женщин во время беременности понижается гемоглобин. Поэтому врачи им выписывают препараты для обеспечения организма необходимым количеством железа. Прием таких средств является наиболее распространенной причиной появления черного кала.
Поэтому врачи им выписывают препараты для обеспечения организма необходимым количеством железа. Прием таких средств является наиболее распространенной причиной появления черного кала.
Перед назначением препарата железа терапевт должен рассказать о возможных изменениях стула, чтобы женщина спокойно реагировала на темный кал.
Тревожные сигналы
Иногда черный кал может быть симптомом болезни. Он может свидетельствовать о кровотечении органов пищеварительной системы. В зону риска попадают беременные, у которых ранее была язва желудка или двенадцатиперстной кишки. У таких женщин темный кал при беременности может свидетельствовать о внутреннем кровотечении, спровоцированном открытой язвой. Но в этом случае меняется не только цвет, но и консистенция стула.
Другие симптомы возможных проблем со здоровьем:
- ухудшение самочувствия;
- бледность;
- холодный пот.
Если помимо потемнения кала у женщины наблюдаются перечисленные симптомы, необходимо обращаться за медицинской помощью.
Если кал зеленый
Темно-зеленый кал при беременности свидетельствует об изменении питания женщины. В основном окрашивание стула в зеленый цвет связано с определенной диетой. Многие беременные усиленно заботятся о своем здоровье и употребляют чрезмерное количество зеленых листовых овощей. Брокколи, шпинат, салат содержат зеленый пигмент, который окрашивает кал в соответствующий цвет.
Также причиной зеленого цвета кала могут быть комплексы витаминов и минералов. Такие препараты содержат в большом количестве разные микроэлементы, неусвоенная часть которых окрашивает кал в зеленый цвет.
Профилактика нарушений стула
В большинстве случаев изменение цвета кала не является симптомом болезни. Чаще всего потемнение стула провоцируется нарушениями диеты.
Чтобы желудочно-кишечный тракт работал нормально, врачи советуют беременным контролировать прием разных продуктов, правильно составлять ежедневный рацион и внимательно наблюдать за реакцией организма на медицинские препараты.
В некоторых случаях кал во время беременности темного цвета связан с заболеваниями органов системы пищеварения. Поэтому женщины, у которых ранее были болезни ЖКТ, должны внимательно следить за своим здоровьем и всю беременность находиться под наблюдением у терапевта. Чтобы предупредить осложнения, врач может назначать профилактические препараты.
Темный кал, возникший из-за приема препарата железа, не является поводом, чтобы его отменять. Дефицит железа может привести к развитию внутриутробных патологий и даже вызвать преждевременные роды. В этом случае рекомендуется обсудить с врачом все волнующие вопросы, чтобы нормально реагировать на изменения в организме.
Если потемнение кала вызвано заболеванием, следует серьезно отнестись к лечению. Болезни беременной женщины могут отрицательно сказаться на плоде.
Источник: fb.ru
Автор публикации
Комментарии: 1Публикации: 55160Регистрация: 28-09-2014
Черный стул: причины и лечение
Обзор
Черный стул может указывать на кровотечение или другие травмы желудочно-кишечного тракта. У вас также может быть темный, обесцвеченный стул после употребления темной пищи. Сообщите своему врачу, если у вас кровавый стул или стул черного цвета, чтобы исключить серьезные заболевания.
У вас также может быть темный, обесцвеченный стул после употребления темной пищи. Сообщите своему врачу, если у вас кровавый стул или стул черного цвета, чтобы исключить серьезные заболевания.
Черный дегтеобразный стул
Кровотечение в верхней части пищеварительной системы может вызвать черный дегтеобразный стул. Язвы или другая форма раздражения пищевода или желудка, известная как гастрит, могут вызвать кровотечение.Когда кровь смешивается с пищеварительной жидкостью, она приобретает вид дегтя.
Некоторые лекарства также могут вызвать черный стул. Например, добавки железа и лекарства на основе висмута могут сделать стул темнее.
Иногда серьезные нарушения кровообращения и кровообращения в пищеварительной системе могут вызывать черный дегтеобразный стул. К ним могут относиться следующие:
- ишемия кишечника: снижение притока крови к кишечнику
- сосудистая мальформация: деформированные вены
- варикозные узлы: большие, выступающие вены в кишечнике
красные, кровянистые стул
Красный или кровянистый стул также может быть следствием различных заболеваний.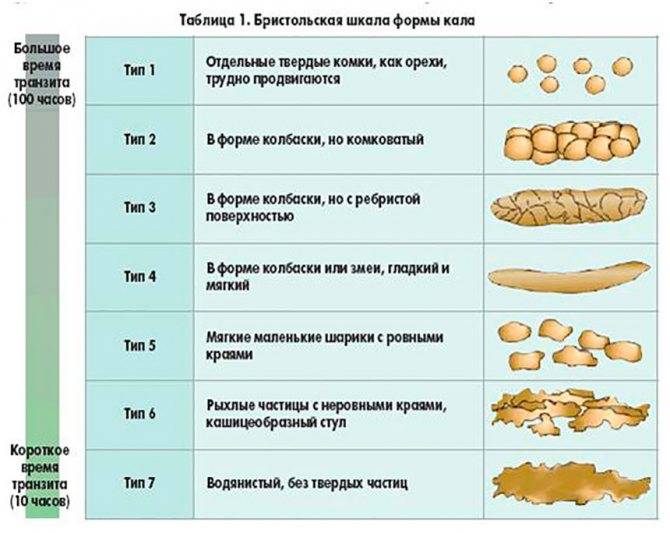 Ваш стул может быть кровавым из-за кровотечения в нижней половине пищеварительной системы.
Ваш стул может быть кровавым из-за кровотечения в нижней половине пищеварительной системы.
Раковые или доброкачественные полипы толстой кишки в некоторых случаях могут вызвать желудочно-кишечное кровотечение. Воспалительное заболевание кишечника (ВЗК) — это название группы кишечных заболеваний, вызывающих длительное воспаление. Примеры:
ВЗК может вызвать выделение ярко-красной или темно-бордовой крови в стуле.
Распространенной причиной кровянистого стула является наличие геморроя. Геморрой — это опухшие вены, расположенные в прямой кишке или анусе.Напряжение для опорожнения кишечника может вызвать кровотечение.
Закупорка в любой точке пищеварительного тракта может вызвать черный, дегтеобразный или кровянистый стул.
Диетические причины
Пища, которую вы едите, может вызвать кровянистый или дегтеобразный стул. Употребление красной или черной пищи может сделать ваши фекалии темными без наличия крови.
Следующие продукты могут изменить цвет вашего кишечника:
- черная лакрица
- черника
- печенье из темного шоколада
- желатин красного цвета
- свекла
- пунш из красных фруктов
Ваш врач запросит вашу историю болезни и выполнит медицинский осмотр, чтобы определить причину необычного цвета стула. Возможно, они закажут анализ крови и образец стула.
Возможно, они закажут анализ крови и образец стула.
Визуализирующие обследования, такие как МРТ, рентген и компьютерная томография, могут помочь им увидеть кровоток в вашей пищеварительной системе. Эти диагностические инструменты выявят любые закупорки, которые могут вызвать желудочно-кишечное кровотечение.
Ваш врач может назначить гастроскопию или колоноскопию, чтобы оценить состояние вашего кишечника.
Колоноскопия часто выполняется, когда вы находитесь под седативным действием. Ваш врач будет использовать тонкую гибкую трубку с камерой на конце, чтобы увидеть внутреннюю часть вашей толстой кишки и найти причину ваших симптомов.
Лечение черного стула зависит от причины заболевания.
По данным Американского онкологического общества, больные раком и геморроем могут облегчить отхождение стула и уменьшить кровотечение с помощью смягчителей стула под руководством врача. Сидячие ванны также могут облегчить боль при геморрое и предотвратить кровотечение.
Ваш врач может назначить кислотоснижающие препараты для лечения кровоточащих язв. Антибиотики и иммунодепрессанты также могут успокаивать ВЗК и инфекции.
Аномалии и закупорки вен могут потребовать хирургического вмешательства, если кровотечение не останавливается само по себе. Если вы потеряли много крови со стулом, у вас может быть риск развития анемии. Возможно, вам понадобится переливание крови, чтобы восполнить запас красных кровяных телец.
Полипы на толстой кишке, вызывающие кровавый стул, могут указывать на предраковые состояния или рак у некоторых людей. Ваш врач назначит подходящее лечение для этих состояний. В некоторых случаях удаление полипов может быть всем, что необходимо.Другие полипы могут потребовать лучевой терапии и химиотерапии, если присутствует рак.
Чтобы уменьшить появление черного стула, нужно пить много воды и есть много клетчатки. Вода и клетчатка помогают смягчить стул, что облегчит его отхождение по телу. Некоторые продукты, содержащие клетчатку, включают:
- малину
- груши
- цельнозерновые
- бобы
- артишоки
Тем не менее, проконсультируйтесь с врачом, чтобы выбрать диету с высоким содержанием клетчатки, которая будет работать с вашей основной причиной или состоянием. Например, ягоды могут вызывать раздражение при воспалительном заболевании желудка.
Например, ягоды могут вызывать раздражение при воспалительном заболевании желудка.
Почему у меня какашки черные? 7 причин черного или дегтеобразного стула
Если вы заметили, что ваши стула черные или смолистые, это может быть связано с чем-то столь же простым, как изменение диеты или прием нового лекарства. Однако иногда это признак проблемы со здоровьем, которую нельзя игнорировать.
Даже если вы думаете, что знаете, почему это происходит, всегда звоните своему врачу, если у вас черный дегтеобразный стул.
Железные добавки
Черный фекалий может быть побочным эффектом приема железосодержащих таблеток от анемии — состояния, которое возникает, когда у вас недостаточно красных кровяных телец для переноса кислорода по телу.
Другие побочные эффекты добавок железа:
Сообщите своему врачу, если вы заметите какие-либо проблемы после приема добавок железа. Возможно, вам придется остановиться или переключиться на другой тип.
Продукты темного цвета
Иногда продукты темного цвета делают ваши какашки черными. К ним относятся:
К ним относятся:
- Черная лакрица
- Шоколадное печенье-сэндвич
- Черника
- Виноградный сок
- Свекла
Темный цвет должен исчезнуть, как только вы перестанете есть пищу, вызвавшую его.
Лекарства с висмутом
Лекарства от расстройства желудка, такие как субсалицилат висмута (пепто-бисмол и каопектат), содержат висмут, успокаивающий живот. Висмут может сделать ваш язык и какашки черными.
Этот симптом безвреден.Он должен исчезнуть, как только вы перестанете принимать лекарство. Позвоните своему врачу и прекратите принимать его, если:
- У вас в ушах звон или жужжание или вы не слышите
- Чувствуете себя хуже после приема висмута
Кровоточащая язва
Кровоточащая язва является наиболее частой причиной темный стул. Язва — это язва внутри желудка или тонкой кишки. Иногда эти язвочки кровоточат. Это может сделать ваши корма темными.
Среди других признаков язвы:
- Жгучая боль в животе
- Вздутие живота
- Отрыжка
- Изжога
- Тошнота, рвота или рвота, похожая на кофейную гущу
Некоторые лекарства от язвы понижают количество кислоты в желудке. Другие покрывают его и защищают от повреждений, которые могут вызвать желудочные кислоты.
Другие покрывают его и защищают от повреждений, которые могут вызвать желудочные кислоты.
Позвоните своему врачу, если вы:
- Видите кровь в фекалиях или рвоте
- Проблемы с дыханием
- Чувствуете, что вот-вот потеряете сознание
- Похудели, не пытаясь
- Потеряли аппетит
Пищеводный и рак желудка
Если у вас кровотечение из верхних отделов желудочно-кишечного тракта — пищевода, желудка и двенадцатиперстной кишки — у вас может быть черный дегтеобразный стул, который называется мелена.Это может быть признаком рака пищевода и желудка.
Некоторые другие симптомы рака пищевода:
Если у вас рак желудка, у вас могут быть такие симптомы, как:
- Чувство усталости
- Вздутие живота после еды
- Сильная изжога или расстройство желудка
- Тошнота или рвота
- Боль в животе
- Похудание, когда вы не пытаетесь
Лечение этих видов рака зависит от стадии заболевания и степени его распространения. Варианты могут включать хирургическое вмешательство, химиотерапию или лучевую терапию.
Варианты могут включать хирургическое вмешательство, химиотерапию или лучевую терапию.
Слеза Мэллори-Вайса
Сильный кашель или рвота могут разорвать пищевод и вызвать кровотечение. Это состояние называется слезой Мэллори-Вайса.
Другие симптомы, которые могут возникнуть у вас:
Продолжение
Большинство слез заживают сами по себе. Если у вас нет, ваш врач может использовать тепловую обработку или дать вам лекарство, чтобы остановить кровотечение.
Позвоните своему врачу, если вы:
- Видите кровь в рвоте или корме
- Чувствуете слабость или головокружение
- Проблемы с дыханием
- Боли в груди или животе
Варикозное расширение вен пищевода
Варикозное расширение вен — это опухшие вены в пищевод — трубка, по которой пища проходит вниз, чтобы попасть из горла в желудок.Эти аномальные вены иногда могут пропускать кровь или открываться. Они чаще встречаются у людей с заболеваниями печени.
Если варикоз является причиной черного стула, у вас также могут быть такие симптомы, как:
- Желтая кожа и глаза
- Синяки
- Вздутие живота
- Изрыгание крови
- Головокружение
- Обморок
Кровотечение в вашем теле пищевод — это неотложная ситуация, требующая лечения в больнице. Лечение обычно включает введение лекарства через капельницу для снижения давления в венах или процедуру, называемую эндоскопией, для перевязки вены и остановки кровотечения.
Продолжение
Позвоните своему врачу, если вы:
- Видите кровь в рвоте или корме
- У вас сильно кружится голова или вы теряете сознание
Причины и когда обращаться к врачу
Черный стул не всегда является признаком более серьезной проблемы. Стул может казаться черным по многим причинам, и в этом могут быть виноваты добавки железа или даже Oreos. Это особенно верно для людей, перенесших операцию стомы или колэктомию, потому что пища не переваривается так же полно, как у людей, которые не подвергались абдоминальной операции.
Однако, если у вас в прошлом было желудочно-кишечное кровотечение, появился неприятный запах или проблема длилась дольше нескольких дней, это повод обратиться к врачу.
Verywell / Лаура Портер
Факты о черном стуле
- В большинстве случаев черный стул возникает в результате употребления черной пищи или добавок железа.
- Наиболее частым заболеванием, вызывающим черный стул, является кровоточащая язва
- Черный стул с кровью указывает на проблему в верхних отделах пищеварительного тракта.
- Кровь в стуле можно определить с помощью анализа стула.
- Черный стул вместе с болью, рвотой или диареей — повод немедленно обратиться к врачу.
- При подозрении на наличие крови в стуле как можно скорее обратитесь к врачу.
Продукты питания и добавки
Черный стул может быть вызван приемом пищи, добавок, лекарств или минералов. Добавки железа, принимаемые отдельно или в составе поливитаминов при железодефицитной анемии, могут вызвать черный или даже зеленый стул.
Темно-синие, черные или зеленые продукты также могут вызывать черный стул. Вещества, которые часто вызывают черный стул, включают:
Если вы видите черный стул и можете связать его с едой, которую вы съели, это нормально. Однако следует немедленно обратиться к врачу, если черный стул нельзя связать с едой, добавкой железа или пепто-бисмолом.
Если нет очевидной причины для черного стула (например, от еды, пищевых добавок или лекарств, таких как Pepto-Bismol), возможно, пришло время поискать кровь в стуле.Черный стул с неприятным запахом может быть вызван различными медицинскими причинами.
Кровь в стуле (Мелена)
Кровь, которая поступает из более высоких уровней пищеварительного тракта, например, из пищевода или желудка, может стать черным в стуле, что называется мелена. Когда кровь проходит по телу и взаимодействует с ферментами в процессе пищеварения, цвет крови меняется с красного на черный. Это затрудняет просмотр в стуле или на нем, чем при наличии красной крови.
Красная кровь в кале или на нем, называемая гематохезией, обычно происходит из нижних отделов пищеварительного тракта, таких как прямая или толстая кишка. Кровь из нижних отделов желудочно-кишечного тракта будет меньше подвергаться воздействию пищеварительного процесса и может сохранить свой красный цвет.
Если черный стул сопровождается другими симптомами, такими как обморок или обморок, головокружение, боль или рвота, особенно если в нем кровь или он выглядит как кофейная гуща, важно немедленно обратиться к врачу, поскольку это может быть медицинское крайняя необходимость.
Для некоторых людей уже может быть известен фактор риска кровотечения в пищеварительном тракте. Поговорите с врачом о возможности кровотечения и крови в стуле, если присутствует какой-либо из этих потенциальных факторов риска:
- Заболевание печени
- Рак
- Поражение Дьелафуа (редкое заболевание желудка)
- Эрозивный эзофагит (воспаление пищевода)
- Эрозивный гастрит (воспаление желудка)
- Ишемия кишечника (кровоснабжение кишечника отрезано)
- Пептические язвы
- Разрыв пищевода (слеза Мэллори-Вейсса)
- Варикозное расширение вен (аномально большие вены) пищевода или желудка
Диагноз
Одного черного цвета недостаточно, чтобы определить, что это действительно кровь, которая выделяется со стулом. Поэтому врачу необходимо будет подтвердить, действительно ли кровь в стуле. Это можно сделать в кабинете врача с помощью ректального исследования. Или это можно сделать дома с помощью набора, который используется для сбора небольшого образца стула, который затем отправляется в лабораторию для оценки.
Поэтому врачу необходимо будет подтвердить, действительно ли кровь в стуле. Это можно сделать в кабинете врача с помощью ректального исследования. Или это можно сделать дома с помощью набора, который используется для сбора небольшого образца стула, который затем отправляется в лабораторию для оценки.
Темная кровь в стуле может быть вызвана несколькими различными состояниями, включая кровоточащую язву, гастрит, варикозное расширение вен пищевода (расширенные вены) или разрыв пищевода в результате сильной рвоты (слеза Мэллори-Вейсса).Смолистый стул из-за контакта крови с пищеварительными соками организма.
После диагностики мелены врач может назначить другие диагностические тесты, чтобы определить причину и точное место кровотечения.
Причины Мелены
Кровь в стуле может поступать из любого из нескольких источников пищеварительного тракта.
Язва
Язва — это воспаление слизистой оболочки желудка, которое может вызвать кровотечение и вызвать мелену. Вопреки распространенному мнению, язвы желудка обычно не возникают из-за стресса или острой пищи (хотя они могут усугубить уже существующую язву).
Вопреки распространенному мнению, язвы желудка обычно не возникают из-за стресса или острой пищи (хотя они могут усугубить уже существующую язву).
Фактически, язва желудка обычно вызывается инфекцией, вызванной бактерией, которая называется Helicobacter pylori ( H. pylori ). Обычно для устранения инфекции назначают антибиотики, а иногда и кислотный редуктор.
Еще одной причиной язвы желудка является длительное использование обезболивающих, известных как нестероидные противовоспалительные препараты (НПВП).НПВП включают распространенные безрецептурные препараты, такие как ибупрофен, напроксен натрия и аспирин. Некоторые НПВП назначают врачи.
НПВП могут раздражать желудок, ослабляя способность слизистой оболочки сопротивляться кислоте, вырабатываемой в желудке. По этой же причине НПВП отрицательно влияют на болезнь Крона и язвенный колит. Язвы желудка, вызванные приемом НПВП, обычно заживают после прекращения приема лекарственного средства.
Гастрит
Гастрит — это воспаление слизистой оболочки желудка.Это воспаление может быть вызвано чрезмерным употреблением алкоголя или еды, употреблением острой пищи, курением, инфекцией бактериями или длительным приемом НПВП. Гастрит также может развиться после операции или травмы или может быть связан с уже существующими заболеваниями.
Варикозное расширение вен пищевода
Варикозное расширение вен пищевода — это расширенные вены в стенке нижнего отдела пищевода или верхнего отдела желудка. Когда эти вены разрываются, они могут вызвать кровотечение, которое может вызвать появление крови в стуле или рвоте.Варикозное расширение вен пищевода — серьезное осложнение, возникающее в результате портальной гипертензии (высокого кровяного давления), вызванной циррозом печени.
Слеза Мэллори-Вайса
Это разрыв слизистой оболочки, соединяющий пищевод и желудок. Если эта слеза потечет, это может привести к мелене. Это состояние встречается довольно редко (встречается только у четырех из 100 000 человек) и может быть вызвано сильной рвотой, кашлем или эпилептическими судорогами.
Слово Verywell
В большинстве случаев черный стул возникает из-за еды, и это не повод для беспокойства.Если у вас черный стул, который вы не можете отнести к пище или добавкам железа, как можно скорее обратитесь к врачу.
Черный стул время от времени, а это всегда происходит после употребления в пищу продуктов темного цвета, обычно не о чем беспокоиться. Если черный цвет сопровождается другими симптомами, такими как рвота, диарея или острая боль, немедленно обратитесь за медицинской помощью.
Темный стул — симптомы, причины, лечение
Потемнение стула может быть нормальным явлением, связанным с определенными продуктами питания или лекарствами; однако иногда это может быть признаком более серьезного состояния, например кровотечения в кишечном тракте.Когда это связано с продуктами питания, причиной часто являются черника, свекла или черная солодка. Стул, выделяемый после употребления этих продуктов, может быть темно-коричневым, голубоватым, красноватым или черным. Железные добавки и лекарства, содержащие субсалицилат висмута, распространенный ингредиент в лекарствах от диареи, также могут сделать стул темным или черным.
Железные добавки и лекарства, содержащие субсалицилат висмута, распространенный ингредиент в лекарствах от диареи, также могут сделать стул темным или черным.
Темный стул, не связанный с определенными продуктами питания или лекарствами, может вызывать большее беспокойство и может быть признаком кровотечения в пищеварительной системе.Цвет и качество стула зависят от того, где происходит кровотечение и как быстро стул проходит по пищеварительной системе. Кровь из пищевода, желудка и тонкой кишки может успеть метаболизироваться по мере прохождения, что может привести к черному стулу, который может иметь смолистую консистенцию (мелена).
Ярко-красная кровь в стуле часто поступает из нижних отделов пищеварительного тракта, особенно из толстой кишки или ануса. Он не подвергается метаболизму и поэтому сохраняет ярко-красный цвет (гематохезия).В то же время кровотечение из верхних слоев может ускорить прохождение через пищеварительный тракт, поэтому ярко-красная кровь не исключает кровотечения из пищевода, желудка или тонкой кишки. Красные полосы в стуле часто связаны с кровотечением у выхода из пищеварительного тракта и могут наблюдаться при геморрое.
Красные полосы в стуле часто связаны с кровотечением у выхода из пищеварительного тракта и могут наблюдаться при геморрое.
Поскольку темный стул может быть связан с кровотечением из пищеварительного тракта, если его нельзя объяснить конкретной пищей или лекарством, темный стул следует немедленно обследовать в экстренных случаях. Немедленно обратитесь за медицинской помощью (позвоните 911) в случае кровавого стула или стула черного или смолистого цвета, который сопровождается обильным потоотделением, изменениями уровня сознания, учащенным сердцебиением (тахикардией), сильной болью в животе, рвотой кровью или грудной клеткой. боль.
Если ваш темный стул не проходит или вызывает у вас беспокойство, или если вы испытываете боль при дефекации, обратиться за неотложной медицинской помощью .
Основные 4 причины темно-коричневого стула
Темно-коричневый стул может указывать на обезвоживание, запор и другие возможные проблемы.
Последнее обновлениеФевраль 1, 2021 г.
Значок Facebook.Связанный значок.Значок интереса.Значок кармана.Когда дело доходит до цвета кормы, есть разные оттенки нормального. Анализ дефекации поможет вам понять, что для вас нормально, а когда могут возникнуть проблемы.
Стул, который кажется черноватым или красноватым, может быть проблемой. Это может указывать на кровь в стуле и может быть более серьезной проблемой желудочно-кишечного тракта.
Но стул, который просто кажется более темным, чем обычно, может быть результатом обезвоживания, запора, употребления темных продуктов или продуктов, богатых железом, или добавок. В некоторых случаях это может быть вызвано расстройствами пищеварения, такими как синдром раздраженного кишечника (СРК).
1. Еда и лекарства
Многие продукты питания или лекарства могут естественным образом вызвать изменение цвета вашего стула, в том числе на темно-коричневый или черный. Распространенные продукты, которые, как известно, делают это, включают лакрицу, чернику, свеклу, желатин красного цвета или пищу, приготовленную с кровью (например, кровяную колбасу).Распространенные лекарства, которые, как известно, делают это, включают добавки железа и / или лекарства с висмутом, включая пепто-бисмол и каопектат. — Д-р. Чандра Мануэльпиллаи
Распространенные продукты, которые, как известно, делают это, включают лакрицу, чернику, свеклу, желатин красного цвета или пищу, приготовленную с кровью (например, кровяную колбасу).Распространенные лекарства, которые, как известно, делают это, включают добавки железа и / или лекарства с висмутом, включая пепто-бисмол и каопектат. — Д-р. Чандра Мануэльпиллаи
Симптомы
Многие продукты или лекарства могут естественным образом вызвать изменение цвета стула, в том числе темно-коричневого или черного. Распространенные продукты, которые, как известно, вызывают это, включают лакрицу, чернику, свеклу, все, что содержит пищевые красители, и пищу, приготовленную с кровью (например, кровяную колбасу).
Добавки железа и препараты с висмутом, такие как Пепто-Бисмол и Каопектат, также могут изменить цвет стула.
2. Запор
Симптомы
Запор может быть вызван множеством факторов, включая плохое питание, обезвоживание, малоподвижный образ жизни, колебания гормонов и побочный эффект лекарств.
В общем, запоров можно избежать, придерживаясь диеты, богатой клетчаткой, увеличивая потребление воды и регулярно занимаясь спортом.
Лекарства также могут вызывать запор. Если вы недавно начали принимать новое лекарство, проконсультируйтесь с врачом, если у вас запор. Они могут предложить принимать лекарство в определенное время дня или с определенной пищей.
Менструирующие женщины могут иметь запоры перед менструацией из-за колебаний гормонов. Беременные женщины также могут получить запор из-за гормональных изменений.
Слабительные можно использовать для лечения запора. Однако даже безрецептурные слабительные могут иметь побочные эффекты. Некоторые из них также могут повлиять на способность вашего организма усваивать другие лекарства, которые вы принимаете.
Чрезмерное употребление или длительное употребление слабительных может вызвать снижение функции кишечника, например, естественную способность кишечника сокращаться.Это может привести к зависимости от них.
Если вам необходимо регулярно принимать слабительное, проконсультируйтесь с врачом. Беременным женщинам и детям младше 6 лет нельзя принимать слабительное без предварительной консультации с врачом.
Некоторые люди также могут испытывать так называемый хронический запор. Если запор не проходит, несмотря на изменения в диете, например увеличение потребления клетчатки, обратитесь к врачу.
3. Синдром раздраженного кишечника
Симптомы
- Спазмы в животе
- Диарея или запор
- Вздутие живота и / или дискомфорт в животе
Синдром раздраженного кишечника (СРК) — это хроническое заболевание толстой кишки, которое может вспыхивают в разное время.Точной причины СРК нет, но она может быть вызвана аномальными мышечными движениями в кишечнике. На это также может повлиять ваша нервная система.
Иногда обострения возникают из-за стресса, диеты или других изменений. СРК может иметь разные симптомы в зависимости от человека, но большинство из них испытывают спазмы в животе или дискомфорт.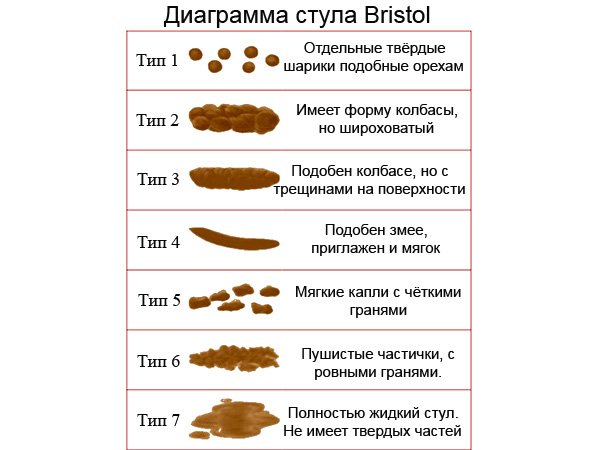
IBS может повлиять на цвет и консистенцию стула. Вы можете почувствовать запор или не можете добраться до ванной. Симптомы СРК могут длиться долго.Если вы заметили изменение цвета стула, сопровождающееся болью в животе или изменением привычки кишечника, обратитесь к врачу.
4. Желудочно-кишечное кровотечение
Симптомы
Если ваш стул более темного цвета, чем обычно, это может указывать на внутреннее кровотечение. У вас могут быть кровотечения из верхних и нижних отделов желудочно-кишечного тракта (ЖКТ).
Кровотечения из верхних отделов желудочно-кишечного тракта обычно возникают из-за гастрита (воспаления слизистой оболочки желудка) или язвы, но есть и другие причины. Обычно они начинаются медленно и могут не иметь никаких симптомов, кроме боли в животе во время еды.
Медленное кровотечение может в конечном итоге вызвать анемию, которая вызывает усталость, одышку и головокружение. Когда кровь проходит через пищеварительную систему, стул приобретает темно-коричневый цвет и в конечном итоге становится черным или дегтеобразным.
Кровотечения из нижних отделов желудочно-кишечного тракта, как правило, имеют ярко-красный цвет с кровавым стулом, потому что у крови недостаточно времени для переваривания, чтобы стул стал темно-коричневым, черным или дегтеобразным. Наиболее частыми причинами кровотечений из нижних отделов ЖКТ являются дивертикулярная болезнь и геморрой. Иногда геморрой приводит к стулу с прожилками крови, потому что кровь попадает на стул по мере его выхода.
Важно как можно скорее обсудить с врачом вопрос о кровотечении. Более медленные кровотечения менее серьезны, но вам следует немедленно обратиться в отделение неотложной помощи, если у вас рвота или ярко-красный стул, появляются симптомы анемии или возникают какие-либо тревожные симптомы, такие как боль в груди. Это может быть опасно для жизни.
Темно-коричневый стул у детей
Темно-коричневый стул у детей следует контролировать.
Запор у детей часто возникает из-за недостаточного количества богатых клетчаткой фруктов и овощей, обезвоживания и / или поведенческих факторов, таких как желание контролировать или задерживать стул из-за страха перед туалетом или нежелания бросить играть. Это может быть проблемой у маленьких детей, особенно у тех, кто недавно приучен к туалету.
Это может быть проблемой у маленьких детей, особенно у тех, кто недавно приучен к туалету.
Дети часто жалуются на боли в животе или боли при попытке дефекации. Лучшее лечение — это профилактика. Обеспечьте диету с высоким содержанием клетчатки и большим количеством воды и других жидкостей. Это также может помочь вам в повседневной жизни в ванной.
Если у вашего ребенка по-прежнему возникают проблемы с дефекацией или он жалуется на боль при пользовании туалетом, обратитесь к врачу. Никогда не начинайте прием нового лекарства, даже лекарства, отпускаемого без рецепта, без предварительного обсуждения этого с педиатром вашего ребенка.Это особенно актуально для слабительных. Иногда запор возникает из-за основной проблемы, которую необходимо решить в первую очередь.
Когда звонить врачу
Не стесняйтесь говорить с врачом о своем стуле. «Все какают». — Д-р. Manuelpillai
В большинстве случаев темно-коричневый стул можно лечить с вашим доктором. Если вы считаете, что это связано с обезвоживанием, можно попробовать увеличить потребление жидкости. Если вы считаете, что это из-за запора, вы можете попробовать увеличить потребление клетчатки, жидкости и / или заниматься спортом, прежде чем обращаться к врачу.
Если вы считаете, что это из-за запора, вы можете попробовать увеличить потребление клетчатки, жидкости и / или заниматься спортом, прежде чем обращаться к врачу.
Если эти подходы не работают или если вас беспокоят другие возможные причины, такие как СРК, желудочно-кишечное кровотечение или рак, обсудите это со своим врачом.
Стоит ли мне обращаться в скорую помощь по поводу темно-коричневого стула?
Вам следует обратиться в отделение неотложной помощи, если ваш темно-коричневый стул сопровождается следующими симптомами:
- Сильная боль в животе / спазмы с рвотой или без нее, или если вы не можете есть или пить.
- Коричневая, черная или ярко-красная рвота или стул, которые могут указывать на внутреннее кровотечение.
- Симптомы анемии, включая головокружение, усталость, одышку, учащенное сердцебиение и / или боль в груди.
Выясните причину вашего темно-коричневого стула
Лечение темно-коричневого стула
Внешний вид стула — цвет, консистенция, форма и т. Д. — может многое рассказать вам о вашем здоровье, включая диету, обезвоживание, медицинские проблемы (например, желудочно-кишечные кровотечение, мальабсорбция, печеночная недостаточность, инфекции, злокачественные новообразования и т. д.). Важно регулярно следить за своим стулом.- Д-р. Manuelpillai
Д. — может многое рассказать вам о вашем здоровье, включая диету, обезвоживание, медицинские проблемы (например, желудочно-кишечные кровотечение, мальабсорбция, печеночная недостаточность, инфекции, злокачественные новообразования и т. д.). Важно регулярно следить за своим стулом.- Д-р. Manuelpillai
Уход на дому
- Пейте больше воды.
- Включите в свой рацион больше продуктов, богатых клетчаткой.
- Увеличьте физическую активность / упражнения.
- Следите за другими симптомами, такими как боль в животе, или за сохранением консистенции и цвета стула после изменения диеты.
Другие варианты лечения
- Лекарства (отпускаемые без рецепта или по рецепту) после консультации с врачом.
- Внутривенные инфузии жидкости.
- Тесты для определения причины желудочно-кишечного кровотечения или диагностики СРК.
Послушайте, что говорит еще 1
Отправить историю
Запрос успешно отправлен
Произошла ошибка, попробуйте еще раз
Табурет с шоколадным сиропомОпубликовано 30 ноября 2019 года Дж.
Мужчина 92 лет. У меня шоколадный сироп, консистенция стойкость стула более 24 часов. Нет боли в животе, но нельзя есть за раз. Не имеет нервов к пищеводу более 15 лет и каждые 2 месяца получает инъекции ботокса с расширением мышцы в конце пищевода.
Скопировано в буфер обменаЗакрыть значок. Была ли эта статья полезной?Прочтите дальше
Слайд 1 из 4
Красный стул может указывать на то, что у вас кровь в стуле. К этому нужно относиться серьезно. Это может быть связано с излечимой проблемой, такой как геморрой, или сигнализировать о более серьезном заболевании, требующем медицинского вмешательства.
Диарея характеризуется жидким или водянистым стулом. Это может быть вызвано употреблением острой пищи, пищи, которая испорчена или загрязнена бактериями, или заболеванием кишечника.
Запор — это когда у вас меньше трех дефекаций в неделю или когда невероятно сложно вытолкнуть стул, когда вы идете в ванную.
 Есть много причин, включая плохое питание, неподвижность, побочный эффект лекарств или другое основное заболевание.
Есть много причин, включая плохое питание, неподвижность, побочный эффект лекарств или другое основное заболевание.Боль в животе обычно является признаком общего заболевания или инфекции. Другие причины включают расстройство желудка, язву желудка, СРК или пищевое отравление.
Цвет стула: когда беспокоиться
Табурет бывает разных цветов.Нормальными считаются все оттенки коричневого и даже зеленого. Лишь изредка цвет стула указывает на потенциально серьезное заболевание кишечника.
Цвет стула обычно зависит от того, что вы едите, а также от количества желчи — желто-зеленой жидкости, которая переваривает жиры — в стуле. Когда желчные пигменты проходят через ваш желудочно-кишечный тракт, они химически изменяются ферментами, меняя пигменты с зеленого на коричневый.
Если вас беспокоит цвет стула, обратитесь к врачу.Если ваш стул ярко-красный или черный, что может указывать на наличие крови, немедленно обратитесь за медицинской помощью.
| Качество стула | Что это может означать | Возможные диетические причины |
|---|---|---|
| Зеленый | Пища может слишком быстро перемещаться по толстому кишечнику, например, из-за диареи. В результате желчь не успевает полностью расщепиться. | Зеленые листовые овощи, зеленый пищевой краситель, например, в ароматизированных смесях для напитков или ледяных леденцах, добавки с железом. |
| Светлый, белый или глиняный | Недостаток желчи в стуле. Это может указывать на непроходимость желчных протоков. | Некоторые лекарства, такие как большие дозы субсалицилата висмута (Каопектат, Пепто-Бисмол) и другие противодиарейные препараты. |
| Желтый, жирный, неприятный запах | Избыток жира в стуле, например, из-за нарушения всасывания, например, целиакии. | Иногда белок глютен, например, в хлебе и крупах. Обратитесь к врачу для оценки. |
| Черный | Кровотечение в верхних отделах желудочно-кишечного тракта, например в желудке. | Добавки железа, субсалицилат висмута (Kaopectate, Pepto-Bismol), черная солодка. |
| Ярко-красный | Кровотечение из нижних отделов кишечника, например из толстой или прямой кишки, часто из-за геморроя. | Красный пищевой краситель, свекла, клюква, томатный сок или суп, красный желатин или смеси для напитков. |
- Suneja M, et al., Eds. Живот, промежность, задний проход и ректосигмоид. В: Диагностическое обследование ДеГоуина. 11 изд. Макгроу Хилл; 2020. https://accessmedicine.mhmedical.com. Проверено 28 сентября 2020 г.
- Feldman M, et al., Eds. Желудочно-кишечное кровотечение.
 В: Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология, диагностика, лечение.11 изд. Эльзевир; 2021 г. https://www.clinicalkey.com. Проверено 28 сентября 2020 г.
В: Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология, диагностика, лечение.11 изд. Эльзевир; 2021 г. https://www.clinicalkey.com. Проверено 28 сентября 2020 г. - Что такое глютеновая болезнь? Фонд целиакии. https://celiac.org/about-celiac-disease/what-is-celiac-disease/. Проверено 28 сентября 2020 г.
Продукция и услуги
- Книга: Клиника Мэйо по здоровью пищеварительной системы
.
Черный стул при боли в животе | Почему у вас черный стул
Что делает ваш стул черным
Хотя есть некоторые серьезные причины, большинство случаев черного стула могут быть вызваны изменениями в диете, вирусами или другими не опасными для жизни причинами.Следующие ниже сведения могут помочь вам лучше понять свои симптомы и понять, нужно ли вам обратиться к врачу и когда.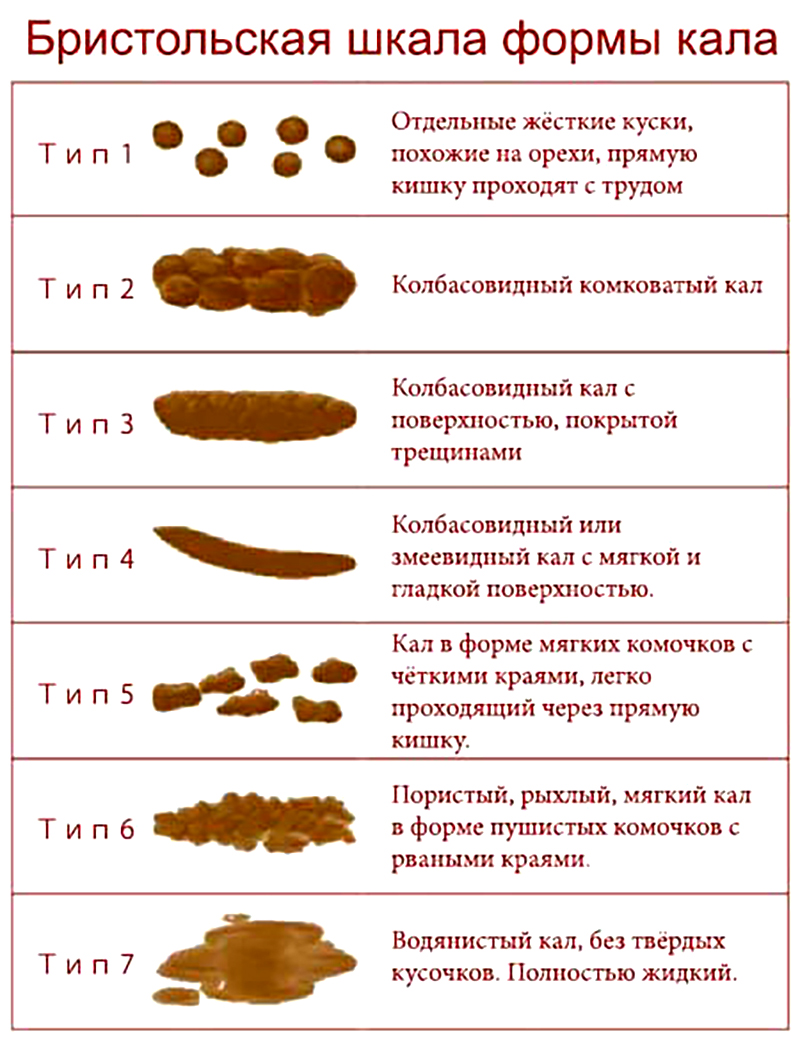
Диета и образ жизни
Причины черного стула, связанные с диетой и факторами образа жизни, включают следующее.
- False melena: Черный стул — это ложная мелена, если он вызван употреблением в пищу таких продуктов, как клюква, свекла, чернослив, темное шоколадное печенье или кровяные сосиски.
- Пищевые добавки или лекарства: Черный стул может возникнуть, если вы принимаете добавки железа или лекарства, содержащие висмут.
Инфекционные причины
Ротавирус, один из видов вирусной инфекции, может вызывать острый гастроэнтерит или воспаление желудка и кишечника. Эта инфекция может привести к тяжелой диарее с черным дегтеобразным стулом, особенно у младенцев и детей.
Другие причины
К другим причинам черного стула относятся следующие.
- Внутренние язвы: Язвы, такие как пептические язвы или внутренние разрывы, могут вызывать черный стул, если кровь достигает кишечника.

- Внутреннее кровотечение: Травма, например автомобильная авария, может вызвать внутреннее кровотечение. В зависимости от места кровотечения симптомом может быть черный стул.
Нормальная вариация запора
Запор — это испражнение, которое стало нечастым и / или затвердевшим и трудно проходящим.
Существуют большие различия в том, что считается «нормальным», когда речь идет о частоте дефекации. Нормальным считается от трех до трех раз в неделю.
Пока стул легко отходит, слабительные не следует использовать, чтобы заставить организм более частое расписание.
Запор обычно возникает из-за недостатка клетчатки в пище; не пьете достаточно воды; недостаточная физическая нагрузка; и часто подавление позывов к дефекации.
Ряд лекарств и средств правовой защиты, особенно наркотические болеутоляющие, могут вызвать запор.
Женщины часто страдают из-за беременности и других гормональных изменений.Маленькие дети, которые требуют диеты с низким содержанием клетчатки или «нездоровой пищи», также подвержены этому заболеванию.
Запор — это состояние, а не болезнь, и в большинстве случаев легко поддается лечению. Если простые изменения в диете, упражнениях и привычках кишечника не помогают, можно проконсультироваться с врачом, чтобы исключить более серьезную причину.
Редкость: Часто
Основные симптомы: Боль в животе (боль в животе), тошнота, вздутие живота, запор, запор
Симптомы, которые всегда возникают при нормальной вариации запора: Запор
Симптомы, которые никогда не появляются возникают при нормальной вариации запора: рвота
Срочность: Самолечение
Язва желудка
Язвенная болезнь — это язва в слизистой оболочке желудка или первой части тонкой кишки (двенадцатиперстной кишки), которая вызывает боль после еды или натощак.
Редкость: Нечасто
Основные симптомы: усталость, тошнота, потеря аппетита, умеренная боль в животе, спазмы в животе (спазмы желудка)
Симптомы, которые никогда не возникают при язве желудка: боль в нижней левой части живота
Срочно: Врач первичной медико-санитарной помощи
Кровотечение из верхних отделов желудочно-кишечного тракта
Пищеварительный или желудочно-кишечный тракт (ЖКТ) включает пищевод, желудок, тонкий кишечник, толстую кишку, прямую кишку и задний проход. Кровотечение из верхних отделов желудочно-кишечного тракта — это неотложная медицинская помощь, связанная с внутренним кровотечением из пищевода, желудка или тонкой кишки.
Кровотечение из верхних отделов желудочно-кишечного тракта — это неотложная медицинская помощь, связанная с внутренним кровотечением из пищевода, желудка или тонкой кишки.
Редкость: Нечасто
Основные симптомы: усталость, тяжелое заболевание, спазмы в животе (спазмы желудка), головокружение, ректальное кровотечение
Симптомы, которые всегда возникают при кровотечении из верхних отделов желудочно-кишечного тракта: рвота (застарелая) кровью или выделение дегтеобразного стула, тяжелое заболевание
Срочно: Скорая медицинская помощь
Острый гастрит
Когда что-то нарушает защитные механизмы желудка, может возникнуть ряд проблем, от легкого несварения желудка до смертельно кровоточащих язв.Гастрит — это общий термин для обозначения одной из самых распространенных проблем — воспаления слизистой оболочки желудка.
Симптомы включают тошноту или рвоту, …
Хронический гастрит
Гастрит — это воспаление слизистой оболочки желудка. «Хронический» означает, что это постоянное состояние, которое никогда не улучшается.
«Хронический» означает, что это постоянное состояние, которое никогда не улучшается.
В желудке обычно содержатся сильные кислоты для расщепления пищи. Слой слизи выстилает желудок, чтобы защитить его. Если слизистая оболочка нездорова, может воспалиться сам желудок.
Частой причиной повреждения являются бактерии H. pylori. Он распространяется через пищу, воду и общие столовые приборы.
Другой причиной являются нестероидные противовоспалительные препараты, такие как ибупрофен или аспирин; употребление алкоголя; или серьезный физический стресс, такой как травма или серьезная операция. Это также может быть аутоиммунный ответ.
Симптомы включают боль и дискомфорт в верхней части живота, тошноту и рвоту. Если симптомы не исчезнут, следует обратиться к врачу, поскольку хронический гастрит может привести к язвам, анемии, недоеданию и продолжающемуся повреждению желудка.
Диагноз ставится на основании анамнеза пациента, физического осмотра, а иногда и верхней эндоскопии или рентгена.
Лечение включает прием лекарств для уменьшения количества кислоты в желудке и лечение любой основной причины, такой как H. pylori.
Редкость: Обычный
Основные симптомы: тошнота или рвота, вздутие живота, потеря аппетита, умеренная боль в животе, легкая боль в животе
Срочность: Врач первичной помощи
Средство для новообразования толстой кишки
Средство для новообразования толстой кишки «новая ткань», растущая в толстой или толстой кишке.Это новообразование может быть доброкачественным (не злокачественным) или злокачественным (рак).
Точная причина любого рака остается неизвестной. Факторы риска:
Возраст старше пятидесяти лет.
- Семейный анамнез заболевания.
- Типичная для современного мира диета с высоким содержанием жиров и низким содержанием клетчатки.
- Хронические воспалительные заболевания толстой кишки, такие как болезнь Крона.

- Курение и употребление алкоголя.
- Диабет, ожирение и малоподвижность.
Самыми ранними симптомами обычно являются полипы, небольшие новообразования в толстой кишке, которые можно обнаружить при колоноскопии и удалить до того, как они станут злокачественными.Более поздние симптомы могут быть необъяснимой усталостью; изменение привычек кишечника; постоянный дискомфорт в животе, такой как газы или спазмы; кровь в стуле; или ректальное кровотечение.
Диагноз ставится с помощью колоноскопии, а иногда и анализа крови.
Лечение проводится путем хирургического вмешательства, которое может быть незначительным или обширным; и с помощью химиотерапии с лучевой терапией, обычно проводимой до и после операции. Поддерживающая терапия, позволяющая пациенту чувствовать себя комфортно, также является важной частью лечения.
Редкость: Редко
Основные симптомы: усталость, вздутие живота, изменения стула, диарея, запор
Срочность: Врач первичной помощи
Новообразование желудка
Новообразование, доброкачественное новообразование не раковые, либо злокачественные / раковые. Поскольку доброкачественные опухоли желудка представляют собой в основном безвредные полипы, которые часто остаются незамеченными, термин новообразование желудка обычно относится к раку желудка. Потому что рак желудка обычно остается незамеченным до поздней стадии …
Поскольку доброкачественные опухоли желудка представляют собой в основном безвредные полипы, которые часто остаются незамеченными, термин новообразование желудка обычно относится к раку желудка. Потому что рак желудка обычно остается незамеченным до поздней стадии …
Острое кровотечение из варикозно расширенных вен
Острое кровотечение из варикозно расширенных вен — это состояние, которое может возникать вторично по отношению к (в результате) болезни печени. Кровеносные сосуды, доставляющие кровь из пищеварительного тракта обратно к сердцу, проходящие через пищевод (мышечная трубка, по которой пища идет изо рта в желудок), расширяются.При остром кровотечении из варикозных расширений эти сосуды лопаются, что приводит к внутреннему кровотечению.
Редкость: Нечасто
Основные симптомы: тяжелое заболевание, боль в животе (боль в животе), рвота, запор, головокружение
Симптомы, которые всегда возникают при остром кровотечении из варикозно расширенных вен: тяжелое состояние, рвота (старые ) кровь или дегтеобразный стул
Срочно: Скорая медицинская помощь
Неспецифическое изменение стула
На внешний вид чьего-то стула влияет множество факторов.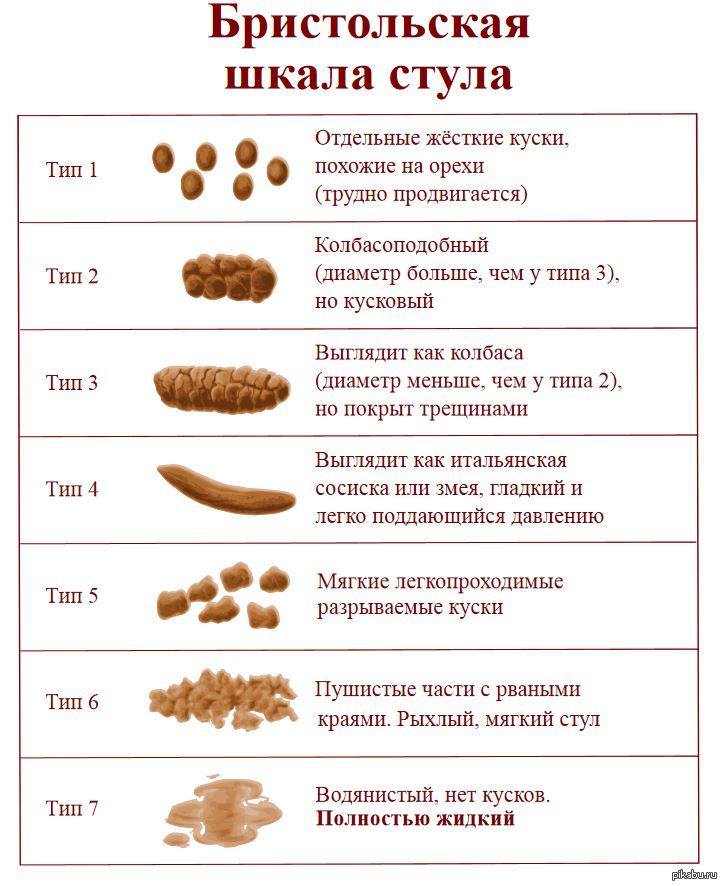


 Как только появляются позывы, сразу же следует идти в туалет. Избегайте длительного натуживания – это очень вредно влияет на организм.
Как только появляются позывы, сразу же следует идти в туалет. Избегайте длительного натуживания – это очень вредно влияет на организм.


 В: Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология, диагностика, лечение.11 изд. Эльзевир; 2021 г. https://www.clinicalkey.com. Проверено 28 сентября 2020 г.
В: Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология, диагностика, лечение.11 изд. Эльзевир; 2021 г. https://www.clinicalkey.com. Проверено 28 сентября 2020 г.

 Денситометр для работы с прозрачными объектами
Денситометр для работы с прозрачными объектами Эндокринологи предполагают, что изменения в щитовидной железе формируются из-за мутаций генов, ответственных за продуцирование гормонов. Некоторые мутации наследуются детьми от родителей.
Эндокринологи предполагают, что изменения в щитовидной железе формируются из-за мутаций генов, ответственных за продуцирование гормонов. Некоторые мутации наследуются детьми от родителей.
 Избыточная активность щитовидной железы приводит к бронхитам и пневмониям. Пациенты жалуются на боли в области сердца, сонливость, депрессии. Нарушается работа ЖКТ, кожные покровы иссушаются, снижается температура тела. Недостаток гормонов щитовидной железы приводит к задержкам роста и умственного развития детей. Женщины страдают от нарушений менструального цикла, при беременности возможны самопроизвольные аборты. Мужчины сталкиваются со снижением либидо и потенции.
Избыточная активность щитовидной железы приводит к бронхитам и пневмониям. Пациенты жалуются на боли в области сердца, сонливость, депрессии. Нарушается работа ЖКТ, кожные покровы иссушаются, снижается температура тела. Недостаток гормонов щитовидной железы приводит к задержкам роста и умственного развития детей. Женщины страдают от нарушений менструального цикла, при беременности возможны самопроизвольные аборты. Мужчины сталкиваются со снижением либидо и потенции.

 Некоторые пациенты получают препараты радиоактивного йода. Нормализация количества тиреоидных гормонов в организме ребенка или взрослого приводит к уменьшению размеров узлов и общего объема щитовидной железы.
Некоторые пациенты получают препараты радиоактивного йода. Нормализация количества тиреоидных гормонов в организме ребенка или взрослого приводит к уменьшению размеров узлов и общего объема щитовидной железы.

 Все вместе они образуют единое эндокринное кольцо, связаны между собой и имеют обратную связь.
Все вместе они образуют единое эндокринное кольцо, связаны между собой и имеют обратную связь. Уровень кровотока в тканях железы в 50 раз превышает уровень кровотока в мышцах.
Уровень кровотока в тканях железы в 50 раз превышает уровень кровотока в мышцах. Его роль в организме до конца не изучена, но суммарно он обеспечивает постоянную концентрацию кальция в крови, что очень важно для костно-мышечной системы.
Его роль в организме до конца не изучена, но суммарно он обеспечивает постоянную концентрацию кальция в крови, что очень важно для костно-мышечной системы. 

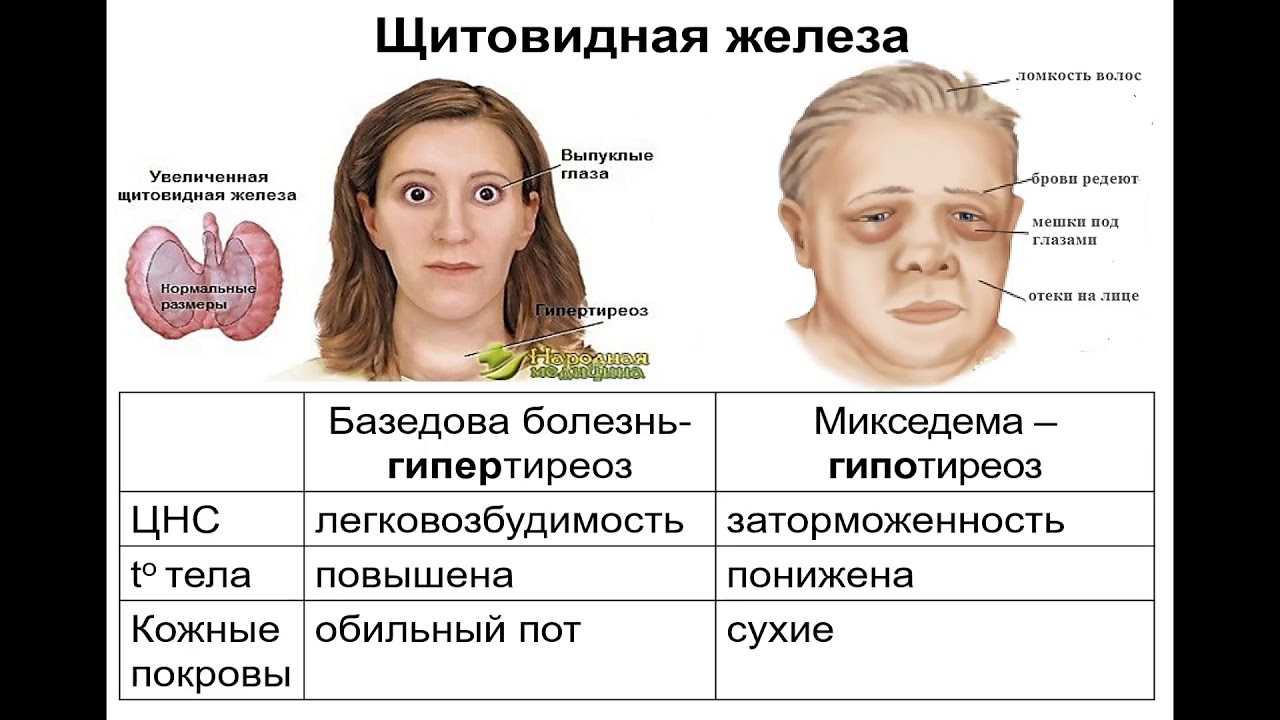
 При любой ситуации будет сложность с зачатием ребенка, а также течением самой беременности.
При любой ситуации будет сложность с зачатием ребенка, а также течением самой беременности.
 Оно развивается преимущественно у женщин в возрасте от 30 до 40 лет.
Оно развивается преимущественно у женщин в возрасте от 30 до 40 лет. д. с течением времени.
д. с течением времени.
 Пора к врачу?
Пора к врачу? Состояние человека с гипертиреозом напоминает лихорадку: появляется чувство жара и потливость. Наступает эмоциональная нестабильность: резкие перепады настроения, плаксивость и агрессия, то есть поведение, которое мы можем принять за нервный срыв, — типичные признаки гипертиреоза. Доктора также отмечают, что часто люди с гипертиреозом уверены в своей безоговорочной правоте. Проблема в том, что тиреотоксикоз — это тяжёлое заболевание. Из-за него развивается сердечная недостаточность, оно поражает мышцы и многие внутренние органы. Так что, если диагноз подтвердился, не стоит откладывать лечение.
Состояние человека с гипертиреозом напоминает лихорадку: появляется чувство жара и потливость. Наступает эмоциональная нестабильность: резкие перепады настроения, плаксивость и агрессия, то есть поведение, которое мы можем принять за нервный срыв, — типичные признаки гипертиреоза. Доктора также отмечают, что часто люди с гипертиреозом уверены в своей безоговорочной правоте. Проблема в том, что тиреотоксикоз — это тяжёлое заболевание. Из-за него развивается сердечная недостаточность, оно поражает мышцы и многие внутренние органы. Так что, если диагноз подтвердился, не стоит откладывать лечение. Поэтому прежде чем начинать лечение бесплодия, необходимо убедиться, что щитовидная железа работает как следует.
Поэтому прежде чем начинать лечение бесплодия, необходимо убедиться, что щитовидная железа работает как следует. Проверять состояние щитовидной железы нужно как минимум раз в год, но исследования проводят, когда для этого есть показания. Если уровень гормонов не повышен, эндокринолог не увидел и не прощупал никаких образований в железе, можно не беспокоиться. Но, чтобы предупредить возможные нарушения, стоит всё же спросить у специалиста, каким образом поддерживать щитовидную железу в форме.
Проверять состояние щитовидной железы нужно как минимум раз в год, но исследования проводят, когда для этого есть показания. Если уровень гормонов не повышен, эндокринолог не увидел и не прощупал никаких образований в железе, можно не беспокоиться. Но, чтобы предупредить возможные нарушения, стоит всё же спросить у специалиста, каким образом поддерживать щитовидную железу в форме. А главное, его бесполезно принимать, если уже обнаружен гипотиреоз. В таком случае специалист назначит терапию по восполнению тироксина: одна таблетка возьмёт на себя все обязанности щитовидной железы. Однако, если гипотиреоз развился, вернуться к жизни без препарата уже невозможно: природные функции железы не восстановятся.
А главное, его бесполезно принимать, если уже обнаружен гипотиреоз. В таком случае специалист назначит терапию по восполнению тироксина: одна таблетка возьмёт на себя все обязанности щитовидной железы. Однако, если гипотиреоз развился, вернуться к жизни без препарата уже невозможно: природные функции железы не восстановятся.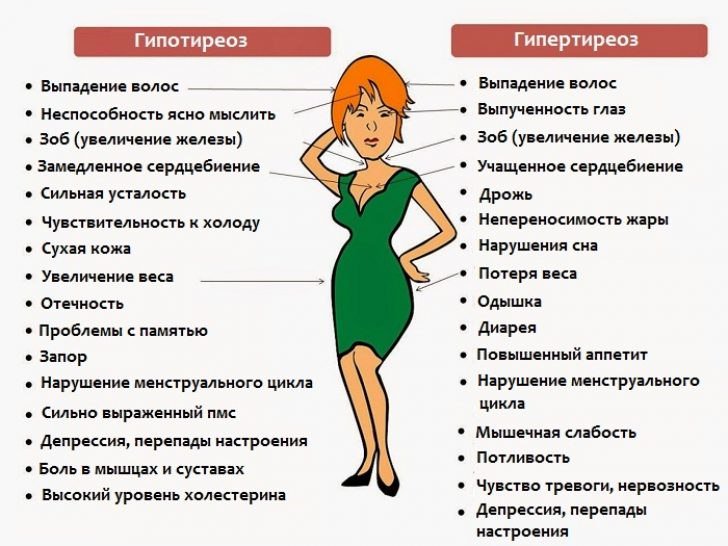 Эта вредная привычка сводит на нет всю профилактику и увеличивает риск заболеваний железы до 80 процентов. Кроме того, важно не допускать механических повреждений органа, например ударов в шею. Железа располагается практически под кожей и нуждается в заботе.
Эта вредная привычка сводит на нет всю профилактику и увеличивает риск заболеваний железы до 80 процентов. Кроме того, важно не допускать механических повреждений органа, например ударов в шею. Железа располагается практически под кожей и нуждается в заботе. Повышение уровня гормонов в крови ускоряет обменные процессы в организме и оказывает негативное влияние практически на все системы органов. Симптомы гипертиреоза снижают качество жизни больного.
Повышение уровня гормонов в крови ускоряет обменные процессы в организме и оказывает негативное влияние практически на все системы органов. Симптомы гипертиреоза снижают качество жизни больного.
 Симптомы гипертиреоза щитовидной железы чаще наблюдаются у женщин, чем у мужчин. На развитие заболевания также влияет экологическая обстановка, хронический йододефицит, стрессы.
Симптомы гипертиреоза щитовидной железы чаще наблюдаются у женщин, чем у мужчин. На развитие заболевания также влияет экологическая обстановка, хронический йододефицит, стрессы. Беременность может закончиться самопроизвольным абортом. Симптомом гипертиреоза щитовидной железы у женщин также может являться снижение фертильности вплоть до бесплодия. В период менопаузы патология в начальных стадиях протекает бессимптомно.
Беременность может закончиться самопроизвольным абортом. Симптомом гипертиреоза щитовидной железы у женщин также может являться снижение фертильности вплоть до бесплодия. В период менопаузы патология в начальных стадиях протекает бессимптомно. Базедова болезнь к симптомам гипертиреоза добавляет офтальмопатию Грейвса. Причина патологии в разрастании и отечности тканей, расположенных за глазными яблоками. Пациент чувствует резь в глазах, чувствительность к свету, жалуется на двоение. Острота зрения постепенно снижается. В запущенных случаях развивается слепота.
Базедова болезнь к симптомам гипертиреоза добавляет офтальмопатию Грейвса. Причина патологии в разрастании и отечности тканей, расположенных за глазными яблоками. Пациент чувствует резь в глазах, чувствительность к свету, жалуется на двоение. Острота зрения постепенно снижается. В запущенных случаях развивается слепота. Курс лечения составляет до 1 года и дольше. В некоторых случаях гипертиреоз излечивается полностью, иногда возникают рецидивы. Важно, что антитиреоидные препараты могут вызывать аллергию, индивидуальную непереносимость, могут снижать иммунитет. Воздействием данной группы лекарств обуславливают нарушения в работе печени. Принимать препараты можно только под контролем врача.
Курс лечения составляет до 1 года и дольше. В некоторых случаях гипертиреоз излечивается полностью, иногда возникают рецидивы. Важно, что антитиреоидные препараты могут вызывать аллергию, индивидуальную непереносимость, могут снижать иммунитет. Воздействием данной группы лекарств обуславливают нарушения в работе печени. Принимать препараты можно только под контролем врача.
 Давно замечено, что такими заболеваниями чаще страдают в одной семье. Обычно пациенты уже на первом приеме сообщают, что ближайшие кровные родственники имели проблемы со «щитовидкой». Женщины более подвержены заболеваниям ЩЖ, (в 10 раз чаще мужчин).
Давно замечено, что такими заболеваниями чаще страдают в одной семье. Обычно пациенты уже на первом приеме сообщают, что ближайшие кровные родственники имели проблемы со «щитовидкой». Женщины более подвержены заболеваниям ЩЖ, (в 10 раз чаще мужчин).
 Поэтому обнаружение АИТа нередко влечет за собой обследование других эндокринных желез.
Поэтому обнаружение АИТа нередко влечет за собой обследование других эндокринных желез. Это значит, что поражена не сама щитовидная железа, а «начальники» над ней. Причиной патологии гипофиза и гипоталамуса могут явиться опухоли, травмы, кисты этой области. Очень редко гипофиз может производить «недействующий» гормон ТТГ, который не способен стимулировать ЩЖ к выработке гормонов.
Это значит, что поражена не сама щитовидная железа, а «начальники» над ней. Причиной патологии гипофиза и гипоталамуса могут явиться опухоли, травмы, кисты этой области. Очень редко гипофиз может производить «недействующий» гормон ТТГ, который не способен стимулировать ЩЖ к выработке гормонов. Эти два заболевания имеют общие аутоиммунные корни, поэтому нередким бывает их сочетание. Существует три варианта лечения этого заболевания:
Эти два заболевания имеют общие аутоиммунные корни, поэтому нередким бывает их сочетание. Существует три варианта лечения этого заболевания:
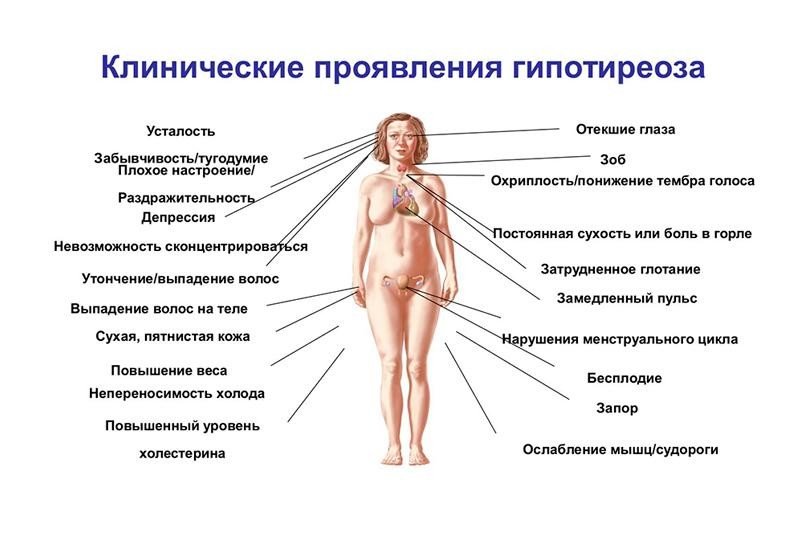

 Лечить «уровень антител в крови» не нужно.
Лечить «уровень антител в крови» не нужно. Иногда сами пациенты просят врача выдать направление на исследование «всех гормонов ЩЖ», объясняя такое желание «нелюбовью» к забору крови на анализ, но это не всегда оправдано. Подробная беседа, объяснение, когда может потребоваться углубленное обследование функции ЩЖ, поможет пациенту не тратить «лишнего», но и не пропустить «нужного».
Иногда сами пациенты просят врача выдать направление на исследование «всех гормонов ЩЖ», объясняя такое желание «нелюбовью» к забору крови на анализ, но это не всегда оправдано. Подробная беседа, объяснение, когда может потребоваться углубленное обследование функции ЩЖ, поможет пациенту не тратить «лишнего», но и не пропустить «нужного». Не прием препарата, а сама ЩЖ постепенно снизила и наконец, прекратила свою работу. Это вполне закономерное течение аутоиммунного тиреоидита, когда с течением времени болезни повышается потребность в тироксине.
Не прием препарата, а сама ЩЖ постепенно снизила и наконец, прекратила свою работу. Это вполне закономерное течение аутоиммунного тиреоидита, когда с течением времени болезни повышается потребность в тироксине. 
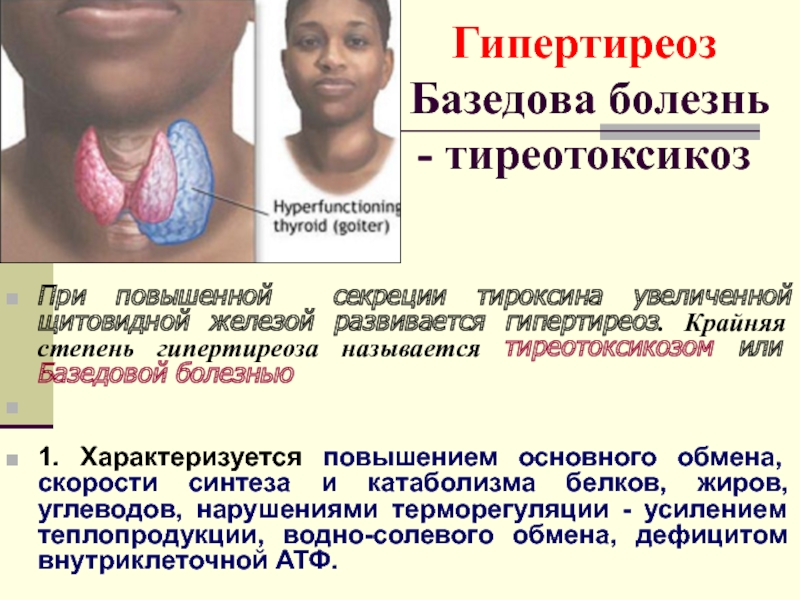 , 45 лет. Обратилась в Клинику ЭКСПЕРТ с данными УЗИ щитовидной железы. Жалоб на самочувствие не было. Пошла обследоваться «за компанию» с подругой. В семье пациентки родственников, страдающих патологией щитовидной железы, нет. При первом УЗИ были выявлены множественные очень мелкие изменения в ткани железы 3-6 мм в диаметре, описанные УЗ-специалистом как «множественные узлы». Пациентка выполнила исследование крови на гормоны щитовидной железы, отклонений в данных лабораторного обследования не обнаружилось. Пациентке было предложено динамическое наблюдение (контроль УЗИ) каждые полгода, что пациентка и делала. На прием пришла с пятью УЗ-заключениями, в которых изменений в размерах очагов в щитовидной железе не выявлено. Тем не менее, динамическое обследование рекомендовалось УЗ-специалистом.
, 45 лет. Обратилась в Клинику ЭКСПЕРТ с данными УЗИ щитовидной железы. Жалоб на самочувствие не было. Пошла обследоваться «за компанию» с подругой. В семье пациентки родственников, страдающих патологией щитовидной железы, нет. При первом УЗИ были выявлены множественные очень мелкие изменения в ткани железы 3-6 мм в диаметре, описанные УЗ-специалистом как «множественные узлы». Пациентка выполнила исследование крови на гормоны щитовидной железы, отклонений в данных лабораторного обследования не обнаружилось. Пациентке было предложено динамическое наблюдение (контроль УЗИ) каждые полгода, что пациентка и делала. На прием пришла с пятью УЗ-заключениями, в которых изменений в размерах очагов в щитовидной железе не выявлено. Тем не менее, динамическое обследование рекомендовалось УЗ-специалистом.

 При обследовании был выявлен гипотиреоз на фоне аутоиммунного тиреоидита. Пациентке назначено лечение, все симптомы болезни прошли в течение 3 месяцев.
При обследовании был выявлен гипотиреоз на фоне аутоиммунного тиреоидита. Пациентке назначено лечение, все симптомы болезни прошли в течение 3 месяцев.




 Если симптомы действительно возникают, они могут включать:
Если симптомы действительно возникают, они могут включать: К ним относятся амиодарон (кордарон, пацерон), интерферон альфа и интерлейкин-2.
К ним относятся амиодарон (кордарон, пацерон), интерферон альфа и интерлейкин-2. У большинства женщин с послеродовым тиреоидитом функция щитовидной железы восстанавливается.
У большинства женщин с послеродовым тиреоидитом функция щитовидной железы восстанавливается.
 Однако у некоторых людей уровень ТТГ может быть повышен при нормальном уровне Т4. Это называется субклиническим (легким) гипотиреозом. Считается, что это ранняя стадия гипотиреоза.
Однако у некоторых людей уровень ТТГ может быть повышен при нормальном уровне Т4. Это называется субклиническим (легким) гипотиреозом. Считается, что это ранняя стадия гипотиреоза.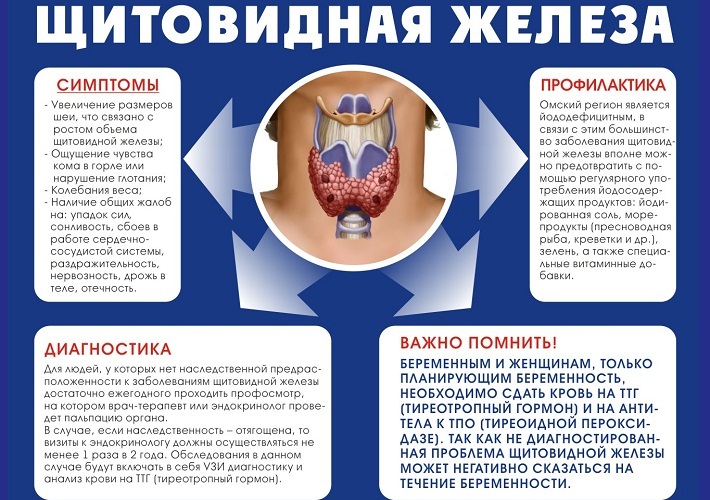

 Файнберга Северо-Западного университета.
Файнберга Северо-Западного университета.
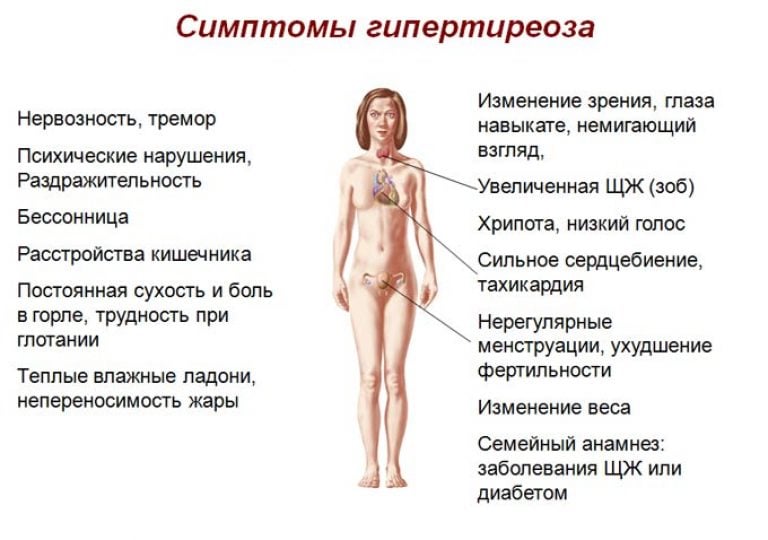 Может быть, это означает, что полный рабочий день утомляет вас больше, чем раньше, или тренировки, которые вы раньше любили, теперь слишком утомительны. Это чувство усталости также может способствовать увеличению веса при гипотиреозе.
Может быть, это означает, что полный рабочий день утомляет вас больше, чем раньше, или тренировки, которые вы раньше любили, теперь слишком утомительны. Это чувство усталости также может способствовать увеличению веса при гипотиреозе. «Люди будут чувствовать себя так, как будто они думают со скоростью миллион миль в минуту, они взволнованы, раздражены и трепещут», — говорит Родригес.Оба расстройства могут привести к тому, что вы потеряете контроль над психическим и эмоциональным состоянием, поэтому может быть полезно обратиться за лечением к психическому здоровью, например к разговорной терапии, наряду с лечением.
«Люди будут чувствовать себя так, как будто они думают со скоростью миллион миль в минуту, они взволнованы, раздражены и трепещут», — говорит Родригес.Оба расстройства могут привести к тому, что вы потеряете контроль над психическим и эмоциональным состоянием, поэтому может быть полезно обратиться за лечением к психическому здоровью, например к разговорной терапии, наряду с лечением.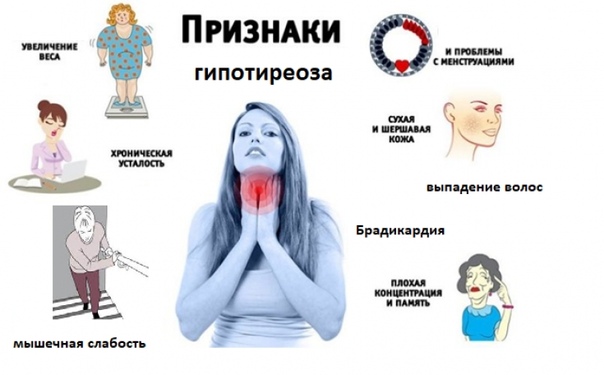


 Эти общие жалобы могут быть симптомами множества заболеваний, включая нарушения щитовидной железы, эндокринной железы в форме бабочки. Так как же узнать, волноваться или нет?
Эти общие жалобы могут быть симптомами множества заболеваний, включая нарушения щитовидной железы, эндокринной железы в форме бабочки. Так как же узнать, волноваться или нет? Гормоны, вырабатываемые щитовидной железой, контролируют обмен веществ в организме. Часто наблюдаемые расстройства включают:
Гормоны, вырабатываемые щитовидной железой, контролируют обмен веществ в организме. Часто наблюдаемые расстройства включают: Однако у многих пациентов с гипотиреозом симптомы отсутствуют, поэтому важен скрининг с анализом крови.
Однако у многих пациентов с гипотиреозом симптомы отсутствуют, поэтому важен скрининг с анализом крови. У этих женщин часто циркулируют антитела против щитовидной железы.
У этих женщин часто циркулируют антитела против щитовидной железы.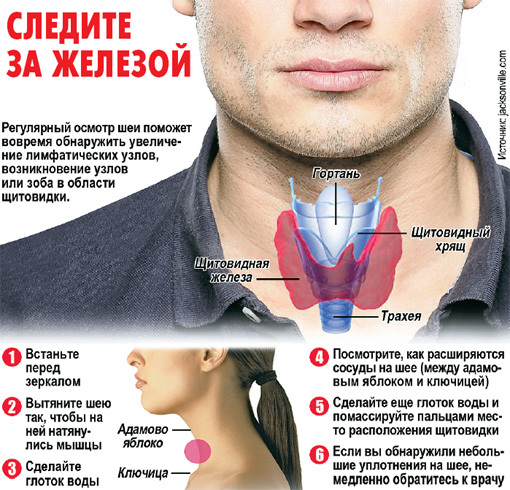

 Женщины старше 60 лет подвергаются более высокому риску заболеваний щитовидной железы.
Женщины старше 60 лет подвергаются более высокому риску заболеваний щитовидной железы. Гипертиреоз может привести к ускоренному метаболизму, учащению пульса и другим симптомам:
Гипертиреоз может привести к ускоренному метаболизму, учащению пульса и другим симптомам:
 Чем больше информации у вашего врача, тем более качественное лечение может предоставить ваш врач.
Чем больше информации у вашего врача, тем более качественное лечение может предоставить ваш врач. Но есть методы лечения, которые могут помочь.
Но есть методы лечения, которые могут помочь.
 Вероятно, вам нужно будет принимать лекарства от 1 до 2 лет. В некоторых случаях может потребоваться принимать лекарства в течение нескольких лет. Это простейшее лечение, но часто не навсегда.
Вероятно, вам нужно будет принимать лекарства от 1 до 2 лет. В некоторых случаях может потребоваться принимать лекарства в течение нескольких лет. Это простейшее лечение, но часто не навсегда.

 для диагностики
для диагностики 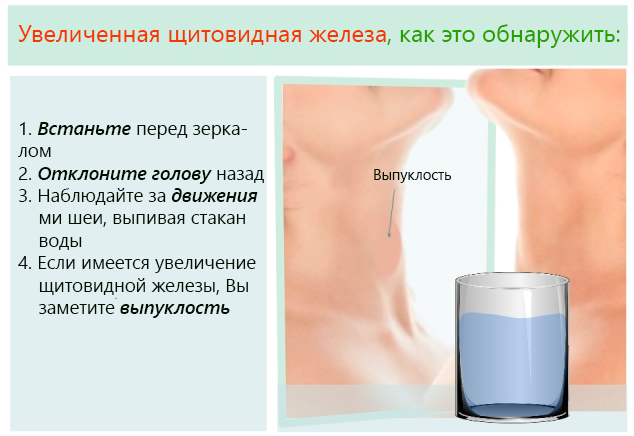 Это включает в себя подгруппу пациентов с щитовидной железой, у которых, как утверждается, имеется «субклиническое заболевание щитовидной железы», что обычно означает, что у них нет или мало симптомов гипотиреоза. Их уровни Т3 и Т4 в норме, но уровень ТТГ выше нормы.
Это включает в себя подгруппу пациентов с щитовидной железой, у которых, как утверждается, имеется «субклиническое заболевание щитовидной железы», что обычно означает, что у них нет или мало симптомов гипотиреоза. Их уровни Т3 и Т4 в норме, но уровень ТТГ выше нормы. Вайс утверждает, что лучший диагноз — это тот, который учитывает не только результаты анализа крови пациента, но и полную личную историю симптомов и факторов риска гипо- или гипертиреоза.
Вайс утверждает, что лучший диагноз — это тот, который учитывает не только результаты анализа крови пациента, но и полную личную историю симптомов и факторов риска гипо- или гипертиреоза.
 Если вы женщина, приближающаяся к менопаузе, особенно важно, чтобы вы провели оценку своей щитовидной железы, если у вас возникли симптомы.
Если вы женщина, приближающаяся к менопаузе, особенно важно, чтобы вы провели оценку своей щитовидной железы, если у вас возникли симптомы.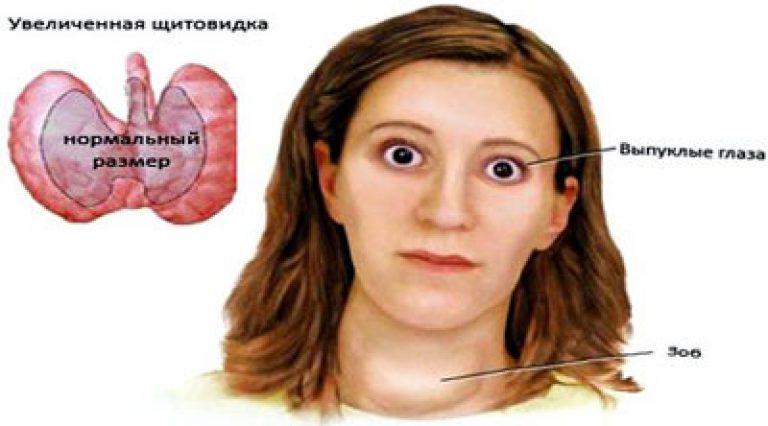 Гипотиреоз обычно вызывается болезнью Хашимото (аутоиммунное заболевание), но он также может быть вызван удалением щитовидной железы, облучением щитовидной железы или лечением гипертиреоза.
Гипотиреоз обычно вызывается болезнью Хашимото (аутоиммунное заболевание), но он также может быть вызван удалением щитовидной железы, облучением щитовидной железы или лечением гипертиреоза. Как и у гипотиреоза, его симптомы разнообразны, но включают увеличение отека, потерю веса, дрожание рук и пальцев, нерегулярное сердцебиение, более легкий, чем обычно, менструальный цикл, а также выпуклость, покраснение или раздражение глаз. Некоторые симптомы гипертиреоза часто путают с симптомами менопаузы, такими как приливы, отсутствие менструации и перепады настроения. Гипертиреоз часто повышает ваши шансы на развитие остеопороза — другого заболевания, которое в основном поражает женщин. Гипертиреоз можно лечить несколькими способами; Ваш врач назначит вам лучшее лечение в зависимости от причины и симптомов гипертиреоза.Лечение включает такие лекарства, как антитиреоидные препараты и бета-блокаторы, а также радиоактивный йод и хирургическое вмешательство.
Как и у гипотиреоза, его симптомы разнообразны, но включают увеличение отека, потерю веса, дрожание рук и пальцев, нерегулярное сердцебиение, более легкий, чем обычно, менструальный цикл, а также выпуклость, покраснение или раздражение глаз. Некоторые симптомы гипертиреоза часто путают с симптомами менопаузы, такими как приливы, отсутствие менструации и перепады настроения. Гипертиреоз часто повышает ваши шансы на развитие остеопороза — другого заболевания, которое в основном поражает женщин. Гипертиреоз можно лечить несколькими способами; Ваш врач назначит вам лучшее лечение в зависимости от причины и симптомов гипертиреоза.Лечение включает такие лекарства, как антитиреоидные препараты и бета-блокаторы, а также радиоактивный йод и хирургическое вмешательство. Послеродовой тиреоидит — распространенное явление, которым страдают около 10% рожениц. Ваш риск развития послеродового тиреоидита увеличивается, если у вас есть аутоиммунное заболевание, у вас есть семейная история заболеваний щитовидной железы или у вас хронический вирусный гепатит.Симптомы тиреоидита обычно проявляются в две фазы, но не все пациенты испытывают обе фазы. В первые 1-2 месяца заболевания у большинства людей появляются симптомы гипертиреоза. В следующие шесть-двенадцать месяцев большинство пациентов испытывают симптомы гипотиреоза. В зависимости от ваших симптомов и стадии тиреоидита ваш врач может порекомендовать различные лекарства или методы лечения, или они могут позволить щитовидной железе самостоятельно вернуться в норму.
Послеродовой тиреоидит — распространенное явление, которым страдают около 10% рожениц. Ваш риск развития послеродового тиреоидита увеличивается, если у вас есть аутоиммунное заболевание, у вас есть семейная история заболеваний щитовидной железы или у вас хронический вирусный гепатит.Симптомы тиреоидита обычно проявляются в две фазы, но не все пациенты испытывают обе фазы. В первые 1-2 месяца заболевания у большинства людей появляются симптомы гипертиреоза. В следующие шесть-двенадцать месяцев большинство пациентов испытывают симптомы гипотиреоза. В зависимости от ваших симптомов и стадии тиреоидита ваш врач может порекомендовать различные лекарства или методы лечения, или они могут позволить щитовидной железе самостоятельно вернуться в норму. Зоб может возникать по разным причинам, включая болезнь Хашимото, болезнь Грейвса, тиреоидит, узелки щитовидной железы, недостаток йода в рационе или рак щитовидной железы. Врач может проверить зоб, чтобы определить причину и необходимость лечения. Если зоб не влияет на функцию щитовидной железы или вашу повседневную жизнь, врач может не назначить лечение.Если вам действительно нужно лечение, ваш врач должен назначить лекарства для уменьшения зоба.
Зоб может возникать по разным причинам, включая болезнь Хашимото, болезнь Грейвса, тиреоидит, узелки щитовидной железы, недостаток йода в рационе или рак щитовидной железы. Врач может проверить зоб, чтобы определить причину и необходимость лечения. Если зоб не влияет на функцию щитовидной железы или вашу повседневную жизнь, врач может не назначить лечение.Если вам действительно нужно лечение, ваш врач должен назначить лекарства для уменьшения зоба.



 Приготовление:
Приготовление:





























































































































 Основные моменты в приготовлении солянки.
Основные моменты в приготовлении солянки. Как приготовить мясную солянку в домашних условиях.
Как приготовить мясную солянку в домашних условиях.




























 Для любителей постной еды предлагаем приготовить грибуню солянку.
Для любителей постной еды предлагаем приготовить грибуню солянку.






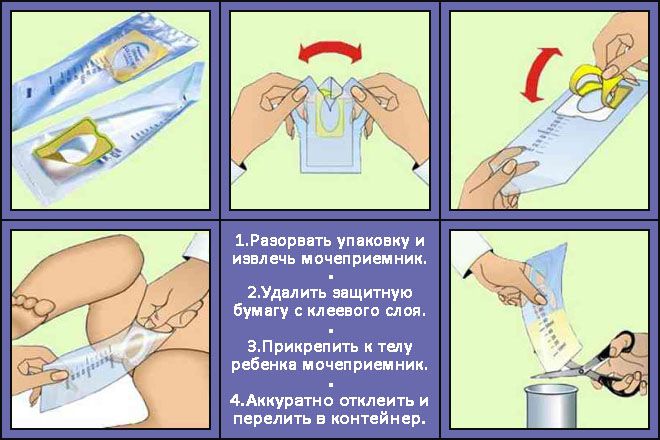
 Исследование по методу Нечипоренко – это лабораторный анализ осадка мочи пациента. Целью его является определение содержания в нем красных и белых кровяных телец (эритроцитов и лейкоцитов), а также специфических белковых структур (цилиндров) в миллилитре жидкости.
Исследование по методу Нечипоренко – это лабораторный анализ осадка мочи пациента. Целью его является определение содержания в нем красных и белых кровяных телец (эритроцитов и лейкоцитов), а также специфических белковых структур (цилиндров) в миллилитре жидкости.
 Как и другие анализы (за исключением суточного сбора) сбор средней порции мочи проводится утром, в состоянии функционального покоя тела.
Как и другие анализы (за исключением суточного сбора) сбор средней порции мочи проводится утром, в состоянии функционального покоя тела. Цель анализа, помимо сравнения результата с нормой – определить не только количество, но и соотношение лейкоцитов и эритроцитов в моче. Например, при гломерулонефрите превышено содержание обоих видов телец, однако уровень эритроцитов более высокий.
Цель анализа, помимо сравнения результата с нормой – определить не только количество, но и соотношение лейкоцитов и эритроцитов в моче. Например, при гломерулонефрите превышено содержание обоих видов телец, однако уровень эритроцитов более высокий. Наличие эритроцитов может быть следствием механического повреждения почек.
Наличие эритроцитов может быть следствием механического повреждения почек.

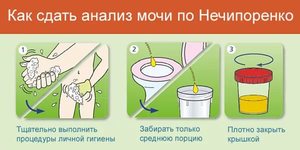

 Откройте емкость и держите ее в руках. Начинайте мочиться в унитаз, затем подставьте под струю урины баночку и соберите порцию жидкости (20-50 миллилитров). Мочеиспускание закончите опять в унитаз. Закройте плотно крышку емкости. Имейте в виду, что общее количество урины должно быть не менее 10 мл.
Откройте емкость и держите ее в руках. Начинайте мочиться в унитаз, затем подставьте под струю урины баночку и соберите порцию жидкости (20-50 миллилитров). Мочеиспускание закончите опять в унитаз. Закройте плотно крышку емкости. Имейте в виду, что общее количество урины должно быть не менее 10 мл.











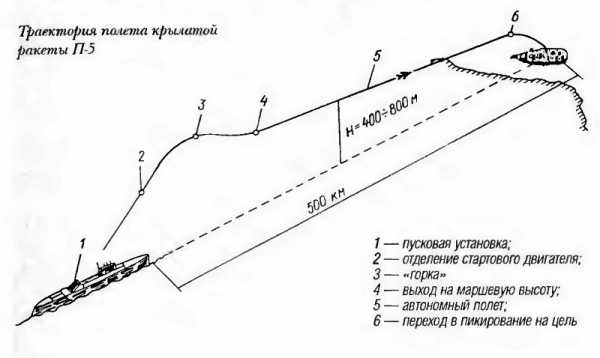





 Избыточный вес, курение (в том числе пассивное), стрессы заставляют сердце работать интенсивнее, чтобы компенсировать снижение уровня кислорода в крови и доставить органам необходимые питательные вещества. Мышечные волокна сердечной мышцы, сосуды могут изнашиваться в результате постоянных перегрузок. Своевременно проводя мониторинг и устраняя вредные привычки, можно подарить здоровье сердцу даже в преклонном возрасте.
Избыточный вес, курение (в том числе пассивное), стрессы заставляют сердце работать интенсивнее, чтобы компенсировать снижение уровня кислорода в крови и доставить органам необходимые питательные вещества. Мышечные волокна сердечной мышцы, сосуды могут изнашиваться в результате постоянных перегрузок. Своевременно проводя мониторинг и устраняя вредные привычки, можно подарить здоровье сердцу даже в преклонном возрасте. Пульс в состоянии покоя менее 60 ударов в минуту означает замедленное сердцебиение (брадикардия). У спортсменов и хорошо натренированных людей пульс в состоянии покоя в диапазоне между 50 и 60 уд./мин., напротив, признается нормальным. Для неритмичного сердцебиения или аритмии характерны внеочередные, дополнительные сокращения сердца (экстрасистолы) и перебои в работе сердца. Особая форма, мерцательная аритмия, описана отдельно в посвященном ей разделе.
Пульс в состоянии покоя менее 60 ударов в минуту означает замедленное сердцебиение (брадикардия). У спортсменов и хорошо натренированных людей пульс в состоянии покоя в диапазоне между 50 и 60 уд./мин., напротив, признается нормальным. Для неритмичного сердцебиения или аритмии характерны внеочередные, дополнительные сокращения сердца (экстрасистолы) и перебои в работе сердца. Особая форма, мерцательная аритмия, описана отдельно в посвященном ей разделе.


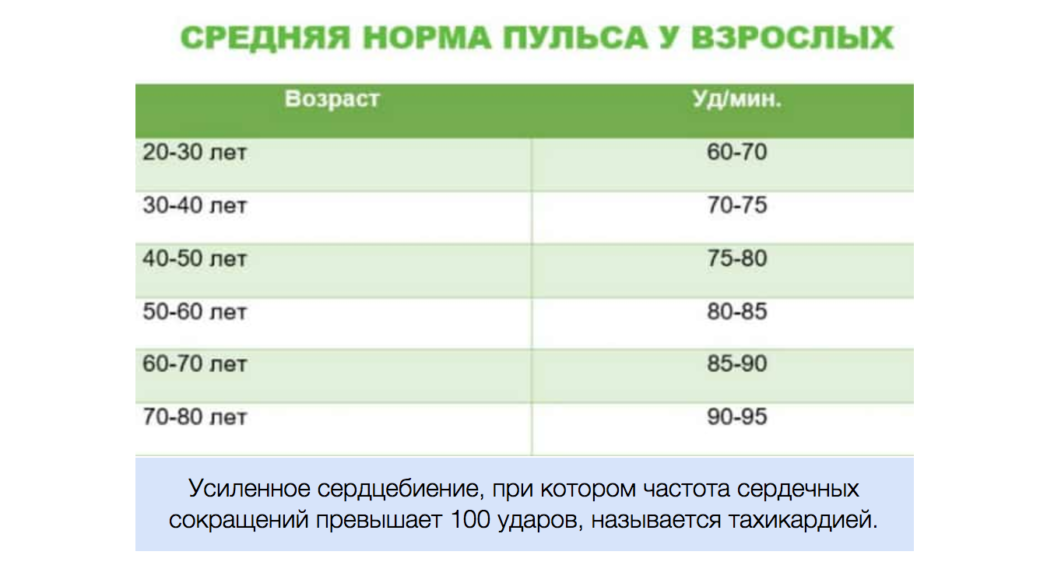 В большинстве случаев тахикардия представляет собой нормальное явление учащения сердечного ритма, вызванного физической нагрузкой.
В большинстве случаев тахикардия представляет собой нормальное явление учащения сердечного ритма, вызванного физической нагрузкой.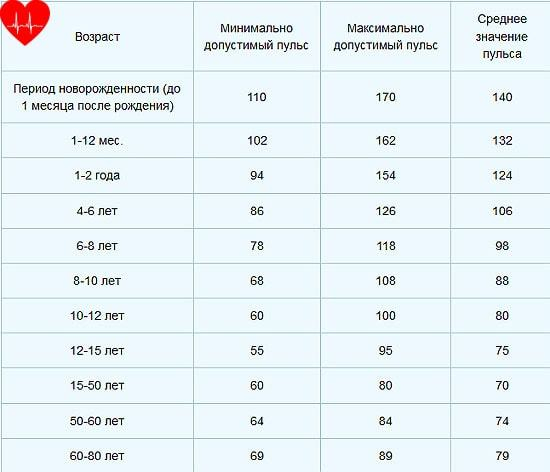 Прочие болезни сердца, особенно сердечная недостаточность, способствуют возникновению мерцательной аритмии, но приблизительно треть регистрируемых случаев приходится на проявления так называемой самостоятельной аритмии, которая не связана ни с одним другим заболеванием.
Прочие болезни сердца, особенно сердечная недостаточность, способствуют возникновению мерцательной аритмии, но приблизительно треть регистрируемых случаев приходится на проявления так называемой самостоятельной аритмии, которая не связана ни с одним другим заболеванием. Поэтому важно установить, идет ли речь о безопасном проявлении в здоровом сердце, или этот симптом вызван каким-либо другим заболеванием, требующим лечения.
Поэтому важно установить, идет ли речь о безопасном проявлении в здоровом сердце, или этот симптом вызван каким-либо другим заболеванием, требующим лечения.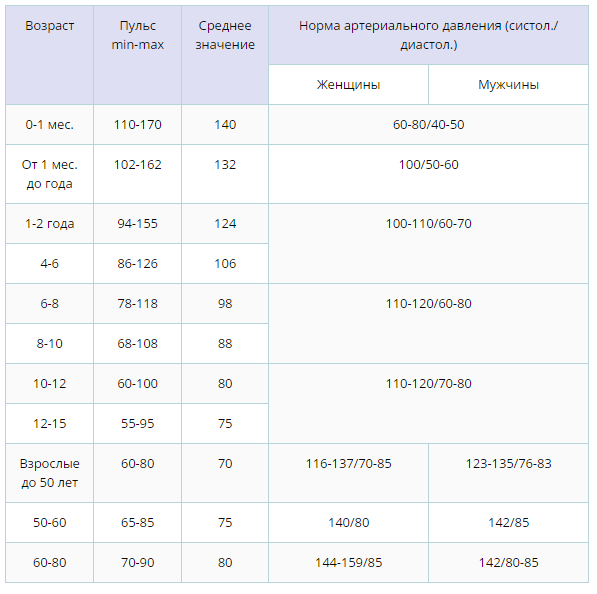 Установить наличие аритмии можно на основе электрокардиограммы. Если причиной сбоя сердечного ритма является учащенное сердцебиение, то речь идет о тахикардии. Замедленный ритм сердечных сокращений указывает на болезнь под названием брадикардия.
Установить наличие аритмии можно на основе электрокардиограммы. Если причиной сбоя сердечного ритма является учащенное сердцебиение, то речь идет о тахикардии. Замедленный ритм сердечных сокращений указывает на болезнь под названием брадикардия.

 Заполнение предсердий кровью затруднено, а, следовательно, уменьшается и поступление крови в желудочки, поэтому существует угроза функциональной остановки сердца. Без оказания при этом немедленной врачебной помощи смерть может наступить в течение считанных минут.
Заполнение предсердий кровью затруднено, а, следовательно, уменьшается и поступление крови в желудочки, поэтому существует угроза функциональной остановки сердца. Без оказания при этом немедленной врачебной помощи смерть может наступить в течение считанных минут.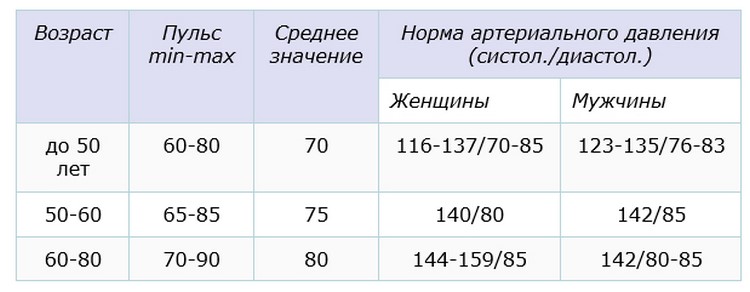 Замедленное сердцебиение, иногда попеременное проявление брадикардии и тахикардии в результате нарушения функции синусового узла.
Замедленное сердцебиение, иногда попеременное проявление брадикардии и тахикардии в результате нарушения функции синусового узла.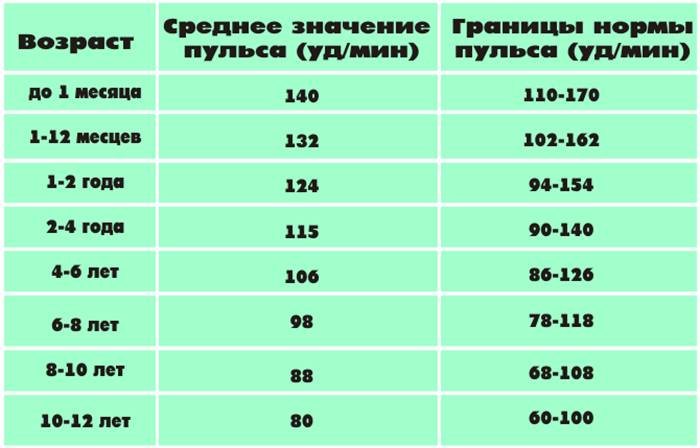

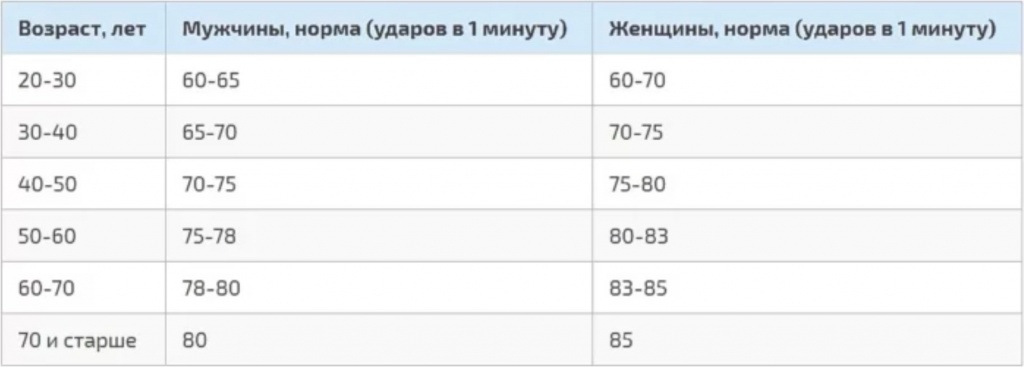
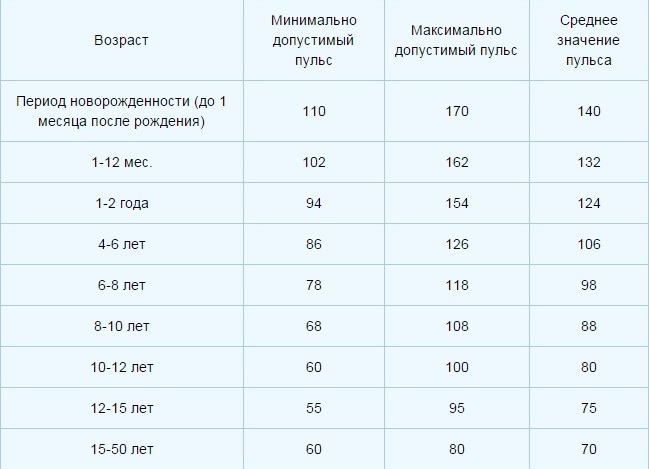


 По показаниям проводится дополнительное исследование — эхо-кардиография плода.
По показаниям проводится дополнительное исследование — эхо-кардиография плода.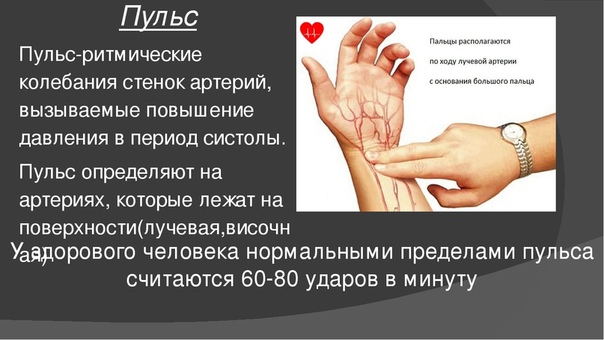
 Кроме того, поскольку аритмия может ухудшать, а в некоторых случаях, и сама оказывать повреждающее действие на сердце (истощать сердечную мышцу, нарушать работу клапанного аппарата, вызывать увеличение размеров полостей сердца), риск аритмии возможно уменьшить, приобщаясь к здоровому образу жизни, включающему правильное питание и занятие спортом.
Кроме того, поскольку аритмия может ухудшать, а в некоторых случаях, и сама оказывать повреждающее действие на сердце (истощать сердечную мышцу, нарушать работу клапанного аппарата, вызывать увеличение размеров полостей сердца), риск аритмии возможно уменьшить, приобщаясь к здоровому образу жизни, включающему правильное питание и занятие спортом. Очень часто люди, ощущающие аритмию, не страдают тяжелыми заболеваниями сердца, в то время как, человек с жизнеугрожающей аритмией может не предъявлять вообще никаких жалоб.
Очень часто люди, ощущающие аритмию, не страдают тяжелыми заболеваниями сердца, в то время как, человек с жизнеугрожающей аритмией может не предъявлять вообще никаких жалоб. Наиболее распространенная из них — перенесенный острый инфаркт миокарда. Такой рубец препятствует формированию электрического импульса и/или прерывает прохождение импульса по сердечной мышце.
Наиболее распространенная из них — перенесенный острый инфаркт миокарда. Такой рубец препятствует формированию электрического импульса и/или прерывает прохождение импульса по сердечной мышце.
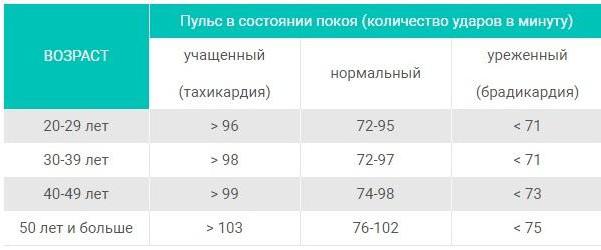 Повреждение или гибель сердечной мышцы приводит к изменению пути распространения электрических импульсов по ней.
Повреждение или гибель сердечной мышцы приводит к изменению пути распространения электрических импульсов по ней. При любом варианте кардиомиопатии уменьшается эффективность сердечного выброса (уменьшается количество крови выбрасываемое левым желудочком в аорту для питания всех органов и тканей организма), а часть крови остается в левом и правом желудочках или забрасывается обратно в предсердия и впадающие в них вены.
При любом варианте кардиомиопатии уменьшается эффективность сердечного выброса (уменьшается количество крови выбрасываемое левым желудочком в аорту для питания всех органов и тканей организма), а часть крови остается в левом и правом желудочках или забрасывается обратно в предсердия и впадающие в них вены.
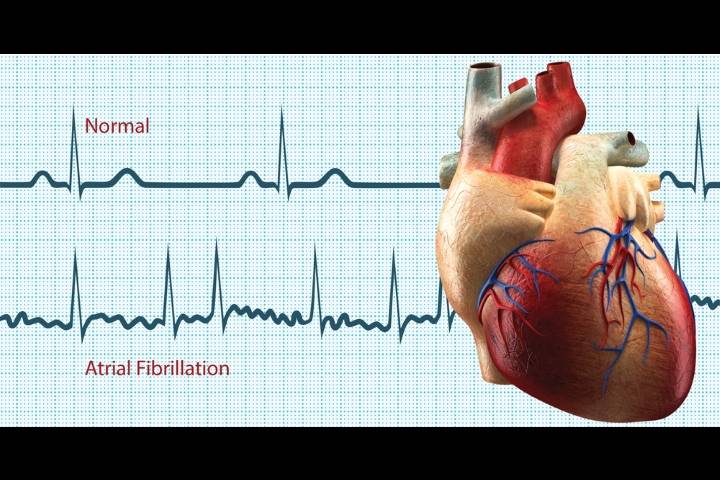 Кроме того, всегда выполняются специфические виды медицинского тестирования, позволяющие зарегистрировать аритмию. Это может быть пассивная запись электрокардиограммы короткая или длительная (сутки и более), или попытка спровоцировать аритмию при одновременной постоянной записи сердечного ритма.
Кроме того, всегда выполняются специфические виды медицинского тестирования, позволяющие зарегистрировать аритмию. Это может быть пассивная запись электрокардиограммы короткая или длительная (сутки и более), или попытка спровоцировать аритмию при одновременной постоянной записи сердечного ритма.
 Таким образом оценивается состояние сердца и специализированной нервной системы, контролирующей работу сердца при перемене положения тела и переходе из горизонтального положения в вертикальное.
Таким образом оценивается состояние сердца и специализированной нервной системы, контролирующей работу сердца при перемене положения тела и переходе из горизонтального положения в вертикальное.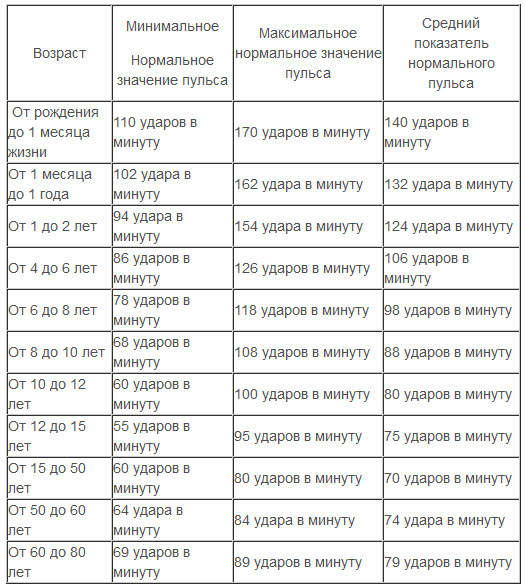 В настоящее время этот метод используется и при фибрилляции предсердий.
В настоящее время этот метод используется и при фибрилляции предсердий. И это может многое сказать о здоровье вашего сердца.
И это может многое сказать о здоровье вашего сердца.
 «Например, нормальным считается сердечный ритм новорожденного от 100 до 150 ударов в минуту», — говорит Парвани.
«Например, нормальным считается сердечный ритм новорожденного от 100 до 150 ударов в минуту», — говорит Парвани. По данным Американского колледжа кардиологии, это может иметь какое-то отношение к разнице в половых гормонах, особенно тестостероне, который выше у мужчин.
По данным Американского колледжа кардиологии, это может иметь какое-то отношение к разнице в половых гормонах, особенно тестостероне, который выше у мужчин.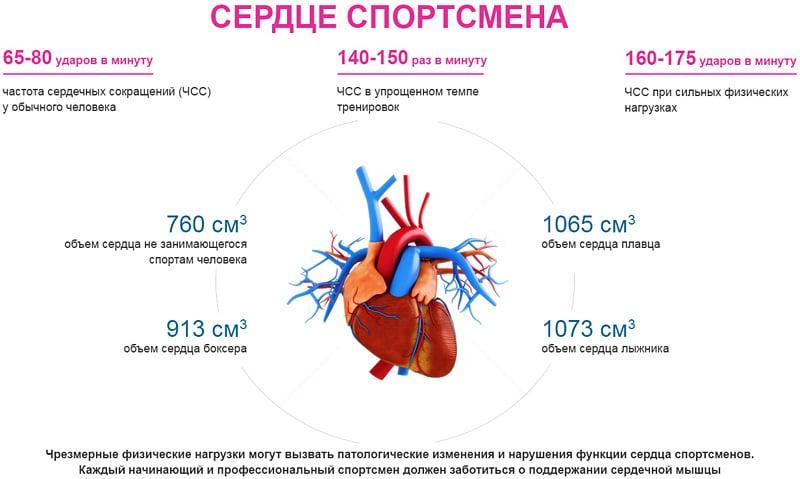 Частота сердечных сокращений — это количество ударов сердца в минуту. Ежедневная деятельность может изменять скорость или медленность колебаний скорости — от медленных, устойчивых ритмов во время отдыха или сна до более высоких во время упражнений.
Частота сердечных сокращений — это количество ударов сердца в минуту. Ежедневная деятельность может изменять скорость или медленность колебаний скорости — от медленных, устойчивых ритмов во время отдыха или сна до более высоких во время упражнений. Понимание изменений частоты пульса и того, как правильно проверять частоту сердечных сокращений вашего ребенка, может помочь отслеживать и предотвращать ненужные беспокойства.
Понимание изменений частоты пульса и того, как правильно проверять частоту сердечных сокращений вашего ребенка, может помочь отслеживать и предотвращать ненужные беспокойства. Кроме того, помните, что сердце вашего ребенка, естественно, бьется быстрее, чем сердце взрослого, и может быть намного быстрее во время упражнений, чем пульс взрослого.
Кроме того, помните, что сердце вашего ребенка, естественно, бьется быстрее, чем сердце взрослого, и может быть намного быстрее во время упражнений, чем пульс взрослого.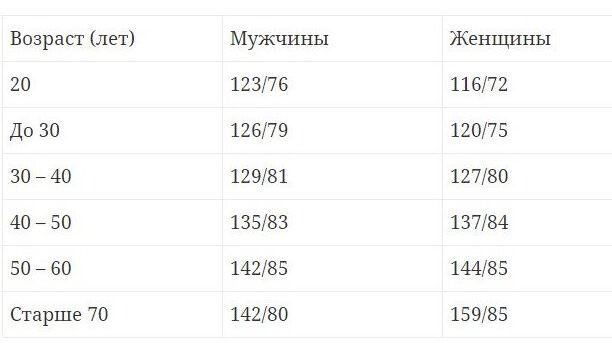 Для большинства родителей запястье — самое легкое и доступное место. Чтобы проверить частоту сердечных сокращений вашего ребенка, поместите два пальца на его запястье ниже большого пальца.Слегка надавливайте, пока не почувствуете легкое биение кончиками пальцев. Подсчитайте, сколько ударов вы почувствуете за 15 секунд. Затем умножьте это число на 4, чтобы определить частоту сердечных сокращений вашего ребенка, которая измеряется в ударах в минуту.
Для большинства родителей запястье — самое легкое и доступное место. Чтобы проверить частоту сердечных сокращений вашего ребенка, поместите два пальца на его запястье ниже большого пальца.Слегка надавливайте, пока не почувствуете легкое биение кончиками пальцев. Подсчитайте, сколько ударов вы почувствуете за 15 секунд. Затем умножьте это число на 4, чтобы определить частоту сердечных сокращений вашего ребенка, которая измеряется в ударах в минуту.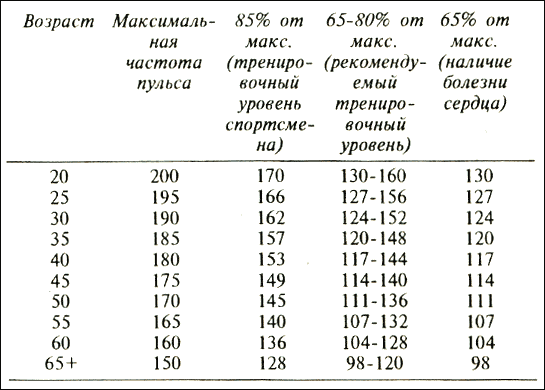 «Лучшее, что можно сделать, если вы обеспокоены, — попросить человека с медицинским образованием проверить это для вас».
«Лучшее, что можно сделать, если вы обеспокоены, — попросить человека с медицинским образованием проверить это для вас». Поделитесь с ними подсчитанным вами пульсом, и они расскажут вам, как лучше всего делать следующие шаги.
Поделитесь с ними подсчитанным вами пульсом, и они расскажут вам, как лучше всего делать следующие шаги. Однако важно знать, какой должна быть нормальная частота пульса, даже если у вас нет проблем с сердцем. Для взрослых старше 18 лет нормальная частота пульса в состоянии покоя должна составлять от 60 до 100 ударов в минуту.У детей в возрасте от 6 до 15 лет частота пульса должна составлять от 70 до 100 ударов в минуту. Давайте посмотрим, что означают эти цифры, как измерить частоту сердечных сокращений и какие факторы могут вызвать ее повышение или понижение.
Однако важно знать, какой должна быть нормальная частота пульса, даже если у вас нет проблем с сердцем. Для взрослых старше 18 лет нормальная частота пульса в состоянии покоя должна составлять от 60 до 100 ударов в минуту.У детей в возрасте от 6 до 15 лет частота пульса должна составлять от 70 до 100 ударов в минуту. Давайте посмотрим, что означают эти цифры, как измерить частоту сердечных сокращений и какие факторы могут вызвать ее повышение или понижение.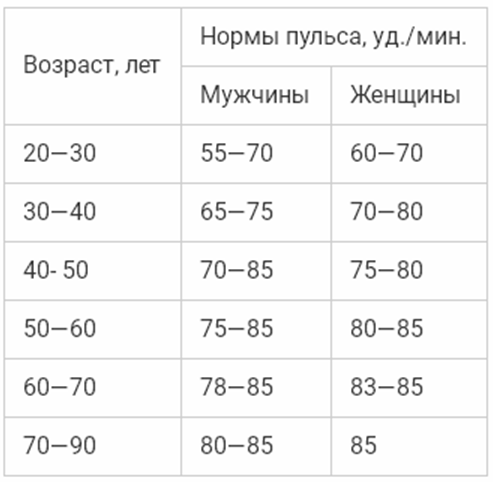 Ваша частота пульса в состоянии покоя показывает, насколько быстро ваше сердце бьется, когда вы находитесь в расслабленном состоянии, например, сидя или лежа. Если у вас слишком высокая частота пульса в состоянии покоя, это может означать, что у вас плохая физическая подготовка или у вас есть риск сердечного приступа.
Ваша частота пульса в состоянии покоя показывает, насколько быстро ваше сердце бьется, когда вы находитесь в расслабленном состоянии, например, сидя или лежа. Если у вас слишком высокая частота пульса в состоянии покоя, это может означать, что у вас плохая физическая подготовка или у вас есть риск сердечного приступа. Хотя в клинической практике частота сердечных сокращений в состоянии покоя от 60 до 100 ударов в минуту считается нормальной, люди с частотой сердечных сокращений в состоянии покоя выше 80 ударов в минуту могут иметь повышенный риск развития сердечно-сосудистых заболеваний.
Хотя в клинической практике частота сердечных сокращений в состоянии покоя от 60 до 100 ударов в минуту считается нормальной, люди с частотой сердечных сокращений в состоянии покоя выше 80 ударов в минуту могут иметь повышенный риск развития сердечно-сосудистых заболеваний. Как только вы почувствуете свой пульс, подсчитайте количество ударов, которые вы почувствуете за 15 секунд. Подсчитав количество импульсов, умножьте это число на четыре.Это дает вам общее количество ударов вашего сердца за одну минуту. Например, если ваше сердце бьется 18 раз за 15 секунд, ваш пульс составляет 72 удара в минуту.
Как только вы почувствуете свой пульс, подсчитайте количество ударов, которые вы почувствуете за 15 секунд. Подсчитав количество импульсов, умножьте это число на четыре.Это дает вам общее количество ударов вашего сердца за одну минуту. Например, если ваше сердце бьется 18 раз за 15 секунд, ваш пульс составляет 72 удара в минуту.
 Когда люди стареют, их сердца не могут так быстро биться во время физической активности или стресса.Однако частота пульса в состоянии покоя с возрастом существенно не меняется.
Когда люди стареют, их сердца не могут так быстро биться во время физической активности или стресса.Однако частота пульса в состоянии покоя с возрастом существенно не меняется. 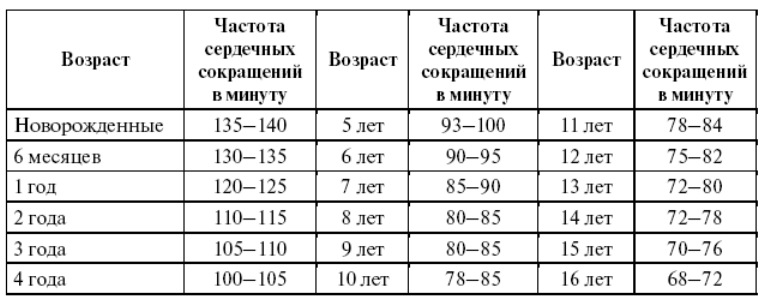
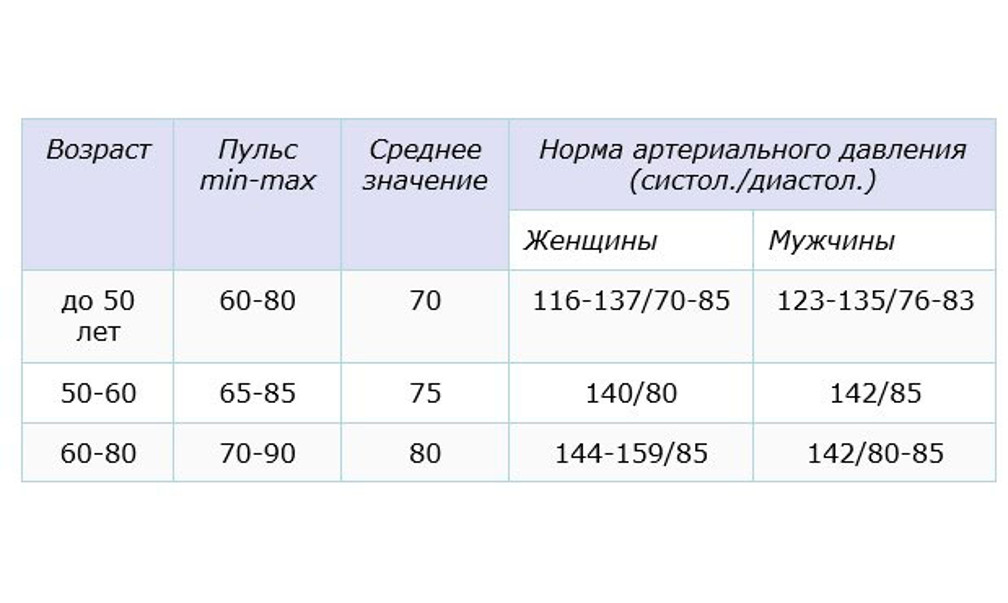

 ”
”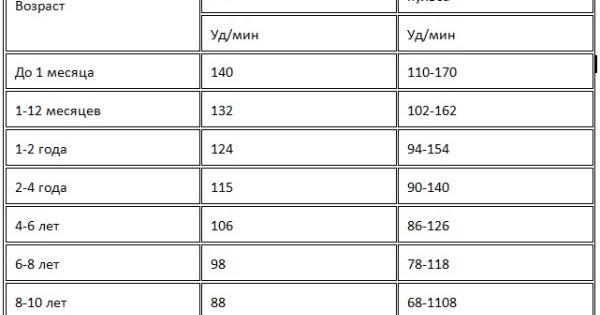
 Итак, для 50-летнего это будет:
Итак, для 50-летнего это будет: / Мин., Сложив их вместе, а затем разделив на количество измерений.
/ Мин., Сложив их вместе, а затем разделив на количество измерений. Если у вас сердечное заболевание, всегда уточняйте у своего терапевта, какая средняя частота пульса для вас безопасна, и какой тип упражнений может вам подойти.
Если у вас сердечное заболевание, всегда уточняйте у своего терапевта, какая средняя частота пульса для вас безопасна, и какой тип упражнений может вам подойти.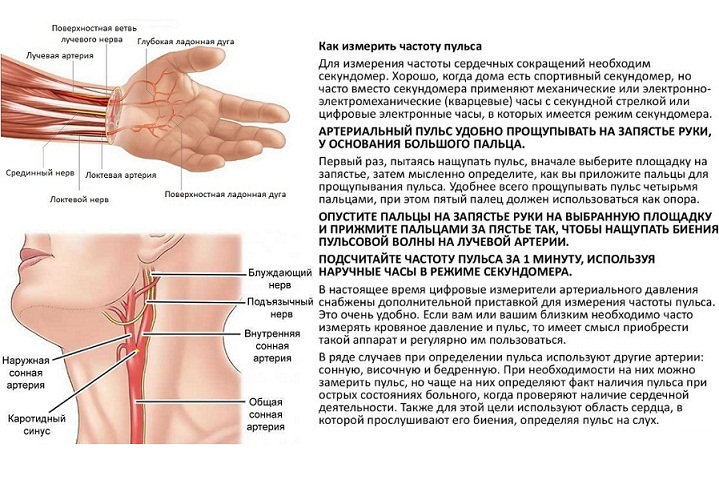 Четыре основных показателя жизненно важных функций, которые регулярно контролируются медицинскими работниками и поставщиками медицинских услуг, включают следующие:
Четыре основных показателя жизненно важных функций, которые регулярно контролируются медицинскими работниками и поставщиками медицинских услуг, включают следующие:
 Гипотермия определяется как падение температуры тела ниже 95 градусов по Фаренгейту.
Гипотермия определяется как падение температуры тела ниже 95 градусов по Фаренгейту. Частота пульса может колебаться и увеличиваться в зависимости от физических упражнений, болезней, травм и эмоций. У женщин в возрасте 12 лет и старше, как правило, частота сердечных сокращений выше, чем у мужчин. Спортсмены, например бегуны, которые много тренируют сердечно-сосудистую систему, могут иметь частоту сердечных сокращений около 40 ударов в минуту и не испытывать никаких проблем.
Частота пульса может колебаться и увеличиваться в зависимости от физических упражнений, болезней, травм и эмоций. У женщин в возрасте 12 лет и старше, как правило, частота сердечных сокращений выше, чем у мужчин. Спортсмены, например бегуны, которые много тренируют сердечно-сосудистую систему, могут иметь частоту сердечных сокращений около 40 ударов в минуту и не испытывать никаких проблем.
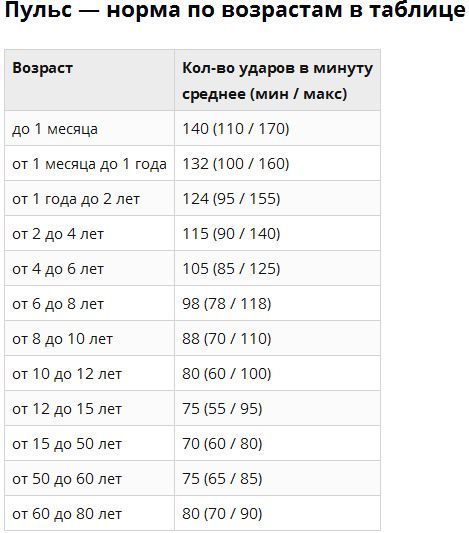
 И систолическое, и диастолическое давление записываются как «мм рт. Ст.» (Миллиметры ртутного столба). Эта запись показывает, насколько высоко ртутный столбик в старомодном ручном приборе для измерения артериального давления (называемом ртутным манометром) поднимается давлением крови. Сегодня в кабинете вашего врача для этого измерения с большей вероятностью будет использоваться простой циферблат.
И систолическое, и диастолическое давление записываются как «мм рт. Ст.» (Миллиметры ртутного столба). Эта запись показывает, насколько высоко ртутный столбик в старомодном ручном приборе для измерения артериального давления (называемом ртутным манометром) поднимается давлением крови. Сегодня в кабинете вашего врача для этого измерения с большей вероятностью будет использоваться простой циферблат. Ст. Или выше
Ст. Или выше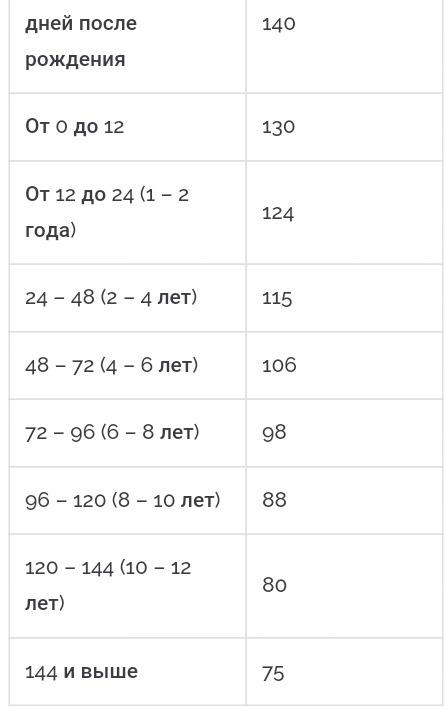
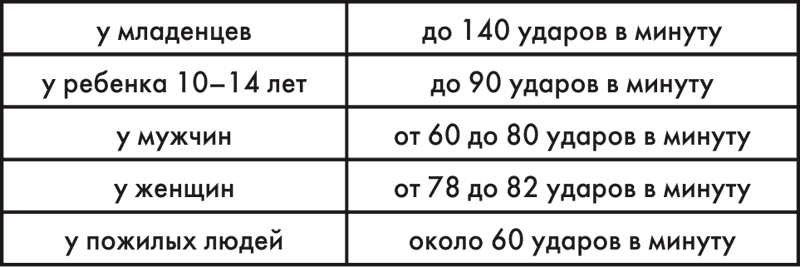 Поскольку человек, использующий его, должен отслеживать сердцебиение с помощью стетоскопа, он может не подходить для людей с нарушением слуха.
Поскольку человек, использующий его, должен отслеживать сердцебиение с помощью стетоскопа, он может не подходить для людей с нарушением слуха.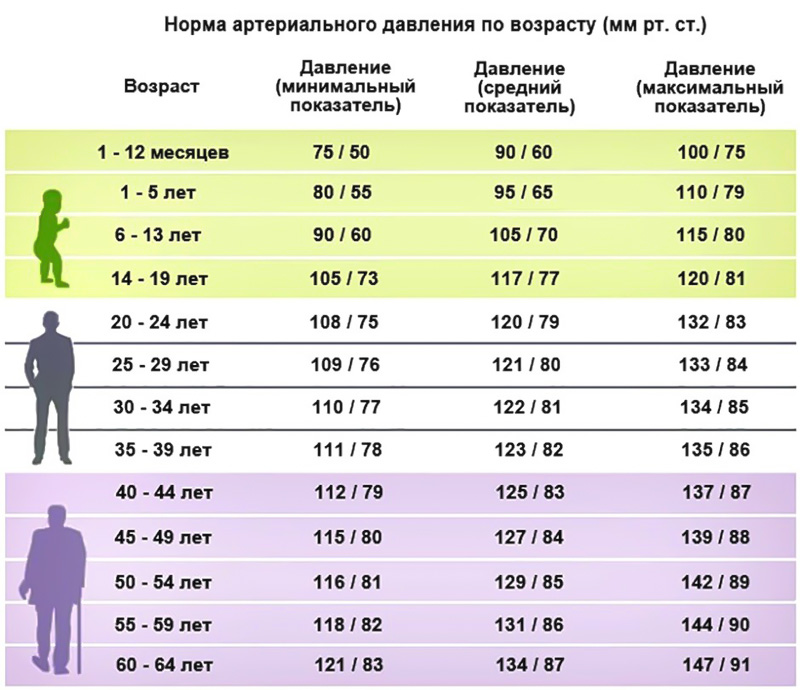

 Обратитесь к врачу за советом.
Обратитесь к врачу за советом.
 Это относится ко всем людям старше 17 лет — у младенцев и детей частота сердечных сокращений выше из-за их меньшего тела и размера сердца. Этот «нормальный» диапазон частоты пульса не меняется на протяжении всей жизни взрослого человека.
Это относится ко всем людям старше 17 лет — у младенцев и детей частота сердечных сокращений выше из-за их меньшего тела и размера сердца. Этот «нормальный» диапазон частоты пульса не меняется на протяжении всей жизни взрослого человека.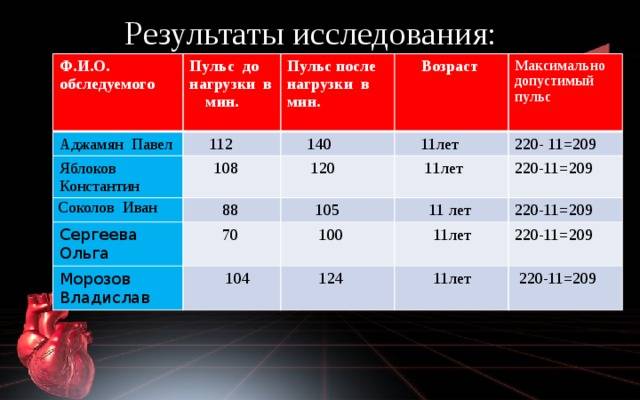 Но в наши дни он, как правило, активизируется, когда у нас сложный разговор на работе или смотрим Игру престолов
Но в наши дни он, как правило, активизируется, когда у нас сложный разговор на работе или смотрим Игру престолов Одно из наиболее серьезных осложнений — инсульт.
Одно из наиболее серьезных осложнений — инсульт.
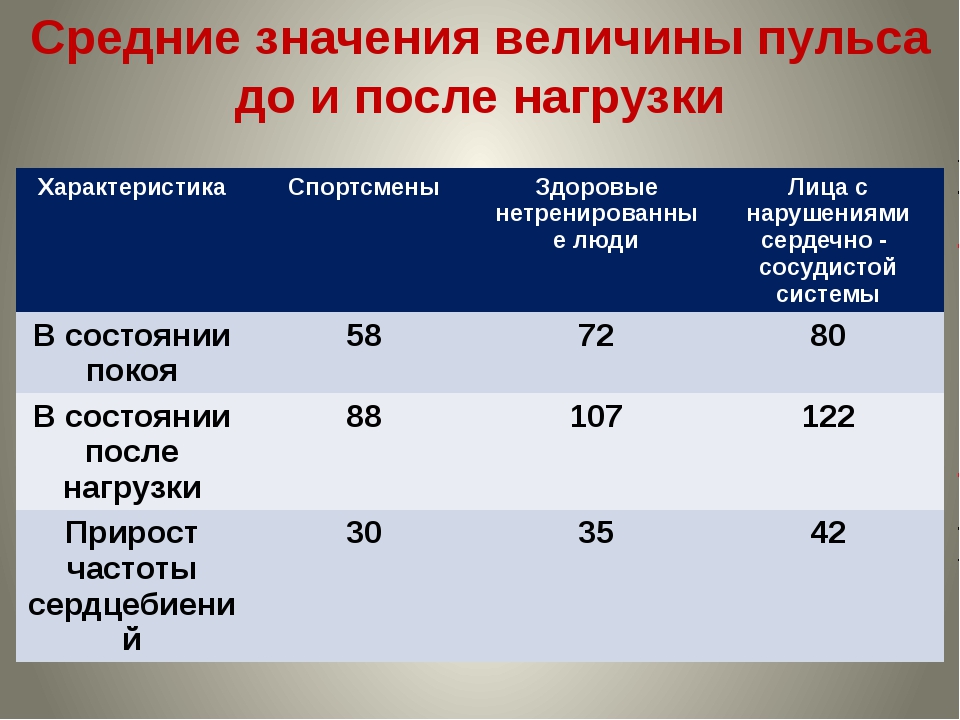
 Также важна возможность снижения частоты сердечных сокращений до нормального значения после тренировки (восстановление частоты сердечных сокращений) — несоблюдение этого требования также предсказывает более высокую вероятность ранней смерти.
Также важна возможность снижения частоты сердечных сокращений до нормального значения после тренировки (восстановление частоты сердечных сокращений) — несоблюдение этого требования также предсказывает более высокую вероятность ранней смерти.








 Пропустить мясо через мясорубку, добавить в фарш перец и паприку и скатать 8 фрикаделек. Порезать овощи кубиками и тушить 10 минут, затем добавить помидоры с соусом, аджику, соль и перец.
Пропустить мясо через мясорубку, добавить в фарш перец и паприку и скатать 8 фрикаделек. Порезать овощи кубиками и тушить 10 минут, затем добавить помидоры с соусом, аджику, соль и перец.



 Меню на ужин:
Меню на ужин: 2 ломтика хлеба из муки грубого помола
2 ломтика хлеба из муки грубого помола



 Рецепт супа-пюре (2 порции):
Рецепт супа-пюре (2 порции):
 2 тоста из цельнозернового хлеба + 30 г сыра (1 ломтик) + красный лук
2 тоста из цельнозернового хлеба + 30 г сыра (1 ломтик) + красный лук


 Меню на ужин:
Меню на ужин:

 Рецепт рыбы, запечённой с грибами и луком (2 порции)
Рецепт рыбы, запечённой с грибами и луком (2 порции)
 [4]
[4]


























 Болезнь впервые определили в 1860 году, но с тех пор врачи не смогли точно определить, каковы предпосылки к ее появлению. На сегодня о происхождении лишая врачи не имеют общего мнения. Отчасти поэтому нет лечебных средств, которые устраняют причину этой болезни и излечивают ее полностью.
Болезнь впервые определили в 1860 году, но с тех пор врачи не смогли точно определить, каковы предпосылки к ее появлению. На сегодня о происхождении лишая врачи не имеют общего мнения. Отчасти поэтому нет лечебных средств, которые устраняют причину этой болезни и излечивают ее полностью.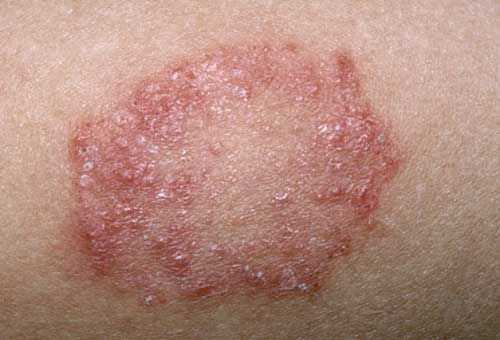
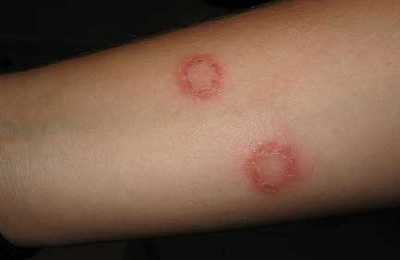
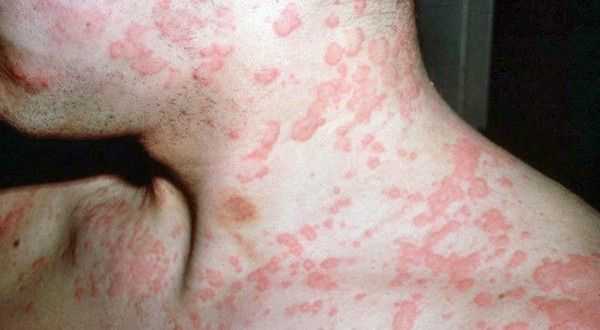



 Довольно часто при развитии этой болезни отмечается наличие на коже ярких мелких папул, имеющих красноватый оттенок, которые постепенно приобретают размеры, сопоставимые с зернами чечевицы.
Довольно часто при развитии этой болезни отмечается наличие на коже ярких мелких папул, имеющих красноватый оттенок, которые постепенно приобретают размеры, сопоставимые с зернами чечевицы. Чтобы избежать осложнений во время лечения красного плоского лишая, пациенту назначается комплексное обследование, которое призвано подтвердить отсутствие сопутствующих заболеваний и ликвидировать хронические инфекции. Если очаги воспаления были обнаружены на слизистой оболочке полости рта, то должна быть проведена полная и качественная санация. В дополнение к этому необходимо исключить факторы, способные вызвать повреждение кожных покровов. Методика лечения заболевания составляется с учетом формы лишая.
Чтобы избежать осложнений во время лечения красного плоского лишая, пациенту назначается комплексное обследование, которое призвано подтвердить отсутствие сопутствующих заболеваний и ликвидировать хронические инфекции. Если очаги воспаления были обнаружены на слизистой оболочке полости рта, то должна быть проведена полная и качественная санация. В дополнение к этому необходимо исключить факторы, способные вызвать повреждение кожных покровов. Методика лечения заболевания составляется с учетом формы лишая. С особым вниманием следует отнестись к гормональным препаратам, поскольку при приеме можно столкнуться с побочными эффектами. По этой причине они должны приниматься в виде непродолжительных курсов с обязательным наблюдением артериального давления и сдачей анализов крови. А вот при использовании народных средств такой угрозы обычно не возникает.
С особым вниманием следует отнестись к гормональным препаратам, поскольку при приеме можно столкнуться с побочными эффектами. По этой причине они должны приниматься в виде непродолжительных курсов с обязательным наблюдением артериального давления и сдачей анализов крови. А вот при использовании народных средств такой угрозы обычно не возникает.