Кандидозный стоматит у взрослых во рту: симптомы, лечение, фото
Стоматит – одно из самых распространенных заболеваний ротовой полости. Он бывает травматическим, бактериальным, вирусным, но самая распространенная форма недуга – кандидозная. Обусловлено это тем, что вызывают ее условно-патогенные микроорганизмы, которые содержатся в здоровой микрофлоре полости рта. Достаточно незначительного сбоя в организме, чтобы грибки начали активно множиться и привели к развитию грибкового стоматита.
Лечение кандидозного стоматита у взрослых пациентов и у детей заключается в приеме противогрибковых препаратов, местной обработке пораженной слизистой и повышении иммунитета. Терапевтический курс должен контролироваться специалистом.
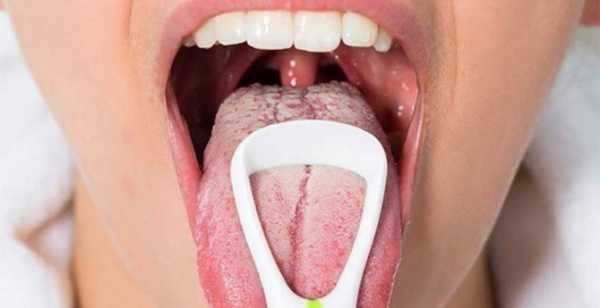
Симптомы кандидозного стоматита у взрослых
Стоматит – воспалительный процесс во рту. Если провокатором воспаления становится условно-патогенный грибок, врачи диагностируют кандидозную форму болезни, второе название которой – оральная молочница. Наиболее подвержены заболеванию маленькие дети и взрослые люди с ослабленным иммунитетом.
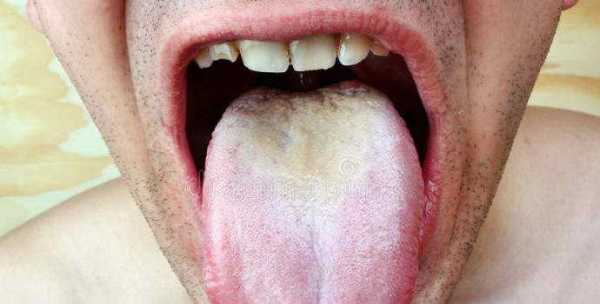
Фото: кандидозный стоматит
Первый симптом кандидозного стоматита – появление покраснений на слизистых оболочках десен, внутренней поверхности щек, неба и языка. Очаги поражения реагируют на холодное и горячее, при прикосновении к ним возникает жжение, боль. Постепенно язвочки приобретают белую окантовку по краям и покрываются налетом в виде творожистых хлопьев.
Больного ожидают следующие проблемы:
- дискомфорт во время употребления пищи;
- нарушение вкусового восприятия;
- постоянная болезненность;
- признаки интоксикации;
- кровоточивость.
Если вовремя не начать лечение кандидозного стоматита, воспаление может перекинуться на другие ткани и органы. У взрослых грибковая инфекция часто распространяется на кожу, гортань и половые органы, у маленьких детей страдают кишечник и пищевод.
Симптомы кандидозного стоматита во многом зависят от его формы. Самая распространенная – острая псевдомембранозная. При ней слизистые оболочки рта покрывает белесый налет, похожий на пленку или бляшки. В начале заболевания их можно снять, тогда на поврежденном участке останутся следы гиперемии, которые достаточно быстро заживают.
Тяжелая форма недуга характеризуется большим количеством очагов налета. Они могут сливаться и поражать практически всю слизистую рта. Убрать белесые пятна самостоятельно трудно, если же пациенту удается это сделать, на месте налета остаются крупные кровоточащие эрозии, причиняющие серьезный дискомфорт.
Если вовремя не начать лечить кандидозный стоматит, острая форма болезни может перейти в хроническую. При ней характерные белесые бляшки отсутствуют, но сохраняется другая неприятная симптоматика – иссушается слизистая, появляется ощутимая боль при глотании.
Причины кандидозного стоматита у взрослых
Грибок Кандида является условно-патогенным микроорганизмом, то есть он обитает во рту даже здорового человека. Для каждого существует своя количественная норма содержания грибка в микрофлоре ротовой полости. Болезнь начинается только при нарушении баланса из-за активного размножения микроорганизмов.
Спровоцировать его могут:
- Ослабление иммунной системы: «лишний» грибок уничтожается защитными силами организма, если они работают в полную силу. Но достаточно небольших проблем со здоровьем, чтобы контроль прекратился.
- Ношение зубных протезов: неподходящие протезы травмируют мягкие ткани, что провоцирует воспалительный процесс.
- Злоупотребление алкоголем и табаком.
- Возраст: чаще всего от стоматита страдают дети и пожилые люди, так как у малышей иммунитет находится на этапе формирования, а в зрелом возрасте постепенно начинает ослабевать.
- Длительное употребление антибиотиков: таблетки убивают не только вредные бактерии, но и полезные. Привычный состав микрофлоры нарушается, и дисбактериоз часто становится причиной активности патогенных микроорганизмов.
- Гормональные проблемы: при дисбалансе гормонов удар приходится и на естественную микрофлору, и на крепость иммунной системы.
- Обострение хронических заболеваний: наибольшую опасность представляют сахарный диабет, сопровождающийся сбоем углеводного обмена, и болезни пищеварительной системы, приводящие к снижению кислотности желудочного сока.
- Плохая гигиена: некачественная чистка зубов или ее отсутствие приводит к активности грибков и различных бактерий, атакующих чувствительные участки слизистой. Если во рту имеются микроповреждения, они становится источником заражения.
Если беременная женщина больна кандидозом половых органов, во время родов патология передается ребенку. Оральная молочница в этом случае может начаться в первые дни жизни малыша.
Нельзя полностью вылечить кандидозный стоматит во рту, не зная причину его возникновения. Если не устранить предрасполагающий фактор, высок риск повторного стоматита, и тогда процесс терапии придется начинать сначала.
Медикаменты для лечение кандидозного стоматита
Если на начальных этапах недуга можно ограничиться местной обработкой высыпаний, запущенный кандидозный стоматит требуется лечить более серьезными аптечными средствами. Прием антибиотиков при таком заболевании бесполезен, в борьбе с грибками используются общие противогрибковые препараты.
Дифлюкан
 Дифлюкан – это капсулы для перорального применения, их активным действующим компонентом является флуконазол. Используются они для лечения любых грибковых заболеваний, в том числе и кандидоза ротовой полости. После применения препарата флюконазол проникает во все жидкости и защищает от грибка весь организм.
Дифлюкан – это капсулы для перорального применения, их активным действующим компонентом является флуконазол. Используются они для лечения любых грибковых заболеваний, в том числе и кандидоза ротовой полости. После применения препарата флюконазол проникает во все жидкости и защищает от грибка весь организм.
Дозировка определяется индивидуально, в зависимости от возраста пациента и общей клинической картины. Заметное облегчение часто наступает уже после первого дня лечения, но прекращать прием лекарства преждевременно запрещается: исчезновение симптомов не говорит о прекращении воспалительного процесса.
Низорал
Низорал – противогрибковый препарат с кетоконазолом. Он останавливает синтез грибка и предотвращает его размножение. После применения кетоконазол быстро всасывается и распределяется по тканям организма.
Дозировка зависит от возраста и веса пациента. Дети старше трех лет весом до 30 кг могут пить половину таблетки раз в сутки. При массе больше 30 кг и взрослым назначают по целой таблетке в день. Чтобы вылечить кандидоз, необходимо принимать Низорал минимум неделю.
Средство не подходит людям, страдающим от проблем с печенью или индивидуальной непереносимости компонентов. Возможны побочные действия – тошнота, рвотные позывы, нарушение стула, признаки аллергии и головокружение.
Итракон
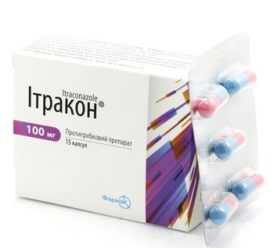 Итракон – это капсулы, основу которых составляет итраконазол – противогрибковый компонент. Он уничтожает грибок, устраняет симптомы кандидозного стоматита у взрослых. При длительном применении препарата его лечебная концентрация сохраняется в тканях и ногтевом кератине.
Итракон – это капсулы, основу которых составляет итраконазол – противогрибковый компонент. Он уничтожает грибок, устраняет симптомы кандидозного стоматита у взрослых. При длительном применении препарата его лечебная концентрация сохраняется в тканях и ногтевом кератине.
Продолжительность терапии – 15 дней, в течение которых необходимо выпивать по одной капсуле в сутки после еды. Итракон запрещается при острой сердечной недостаточности, с осторожностью применяется при проблемах с почками и печенью. При аллергической реакции дальнейший прием отменяется.
Местная медикаментозная обработка от стоматита
Для локального воздействия на грибок используются местные средства – гели, мази и растворы. Они призваны облегчить течение болезни, остановить размножение микроорганизмов, обеззаразить ротовую полость и поспособствовать скорейшему заживлению травмированных участков.
Элюдрил
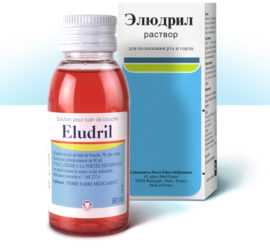 Элюдрил – раствор местного действия, который обладает противовоспалительным, противогрибковым и бактерицидным действием и является легким анестетиком. При правильном применении средство не токсично, быстро убирает белый налет и другие признаки инфекции.
Элюдрил – раствор местного действия, который обладает противовоспалительным, противогрибковым и бактерицидным действием и является легким анестетиком. При правильном применении средство не токсично, быстро убирает белый налет и другие признаки инфекции.
Элюдрил используется для полоскания ротовой полости: в половине стакана кипяченой воды комнатной температуры разводятся 2–4 чайных ложки средства. Повторять процедуру необходимо 2–3 раза в день.
В состав раствора Элюдрил входит этиловый спирт, поэтому препарат не рекомендован для лечения детей. Если он все же применяется, необходимо следить, чтобы малыш не проглотил его.
Дактарин
Кандидозный стоматит у взрослых пациентов и подростков можно лечить с помощью орального геля Дактарин – антибактериального и противогрибкового препарата для местного и наружного применения. Действующим веществом средства является миконазол. Препарат подходит для профилактического использования.
Обработка слизистых гелем проводится 3–4 раза в сутки, на одно применение необходима половина чайной ложки средства. Оно наносится на проблемные участки слизистой с помощью мягкого тампона из бинта или ваты. На протяжении некоторого времени рекомендуется держать гель во рту, не стоит сразу проглатывать его или сплевывать.
Противопоказаниями к применению Дактарина являются почечная или печеночная недостаточность, сахарный диабет, беременность, лактация и возраст до 12 лет. При длительном использовании (более двух недель) возможны расстройства стула, кожные аллергические реакции.
Лечение кандидозного стоматита во рту у взрослых народными средствами
Лечение кандидозного стоматита народными средствами наиболее эффективно на начальных этапах развития болезни. Использовать их рекомендуется в комплексе с традиционными методами терапии. Различные отвары и растворы хорошо подходят для местной обработки язвочек. Самый простой вариант – полоскание рта раствором из соды и соли, для приготовления которого берется по чайной ложке каждого вещества на стакан теплой воды. Жидкость тщательно перемешивается и применяется минимум раз в час. С ее помощью получается быстро снять воспаление, убрать боль и уничтожить бактерии, размножающиеся на слизистой.
Антибактериальным и противовоспалительным эффектом обладает отвар ромашки. Столовая ложка сухой травы заливается стаканом кипятка и доводится до кипения. Когда жидкость остынет, ее нужно процедить. Полоскать рот отваром ромашки надо как можно чаще.
Для локальной обработки налета готовится специальная мазь. В ее состав входят:
- 50 г оливкового масла;
- 20 г цветков календулы.
Масло нагревается на водяной бане, затем в него добавляется календула, и смесь томится еще 15 минут. Смесь снимается с плиты и настаивается не меньше четырех часов. Готовое календуловое масло наносится на бляшки с помощью ватного тампона, во время процедуры нужно проявлять осторожность, чтобы не снять налет.
Диета
На протяжении всего лечения желательно придерживаться определенной системы питания. Некоторые продукты, к примеру, углеводы и сладости, способствуют размножению грибка – они создают во рту среду, благоприятную для активности опасных микроорганизмов.
Придется исключить из рациона:
- простые углеводы;
- полуфабрикаты;
- фастфуд;
- снеки;
- соленое;
- жирное;
- пряности;
- специи и приправы;
- белый хлеб;
- любые сладости.
Основу рациона должны составлять свежие и отварные овощи, крупы и бобовые, сухарики, вареное мясо, некислые фрукты и овощи. Обязательным условием является потребление клетчатки. Масло во время приготовления еды желательно не использовать.
Кандидозные язвочки очень чувствительны к перепадам температур, поэтому пища не должна быть холодной или горячей. Также не период болезни лучше воздержаться от употребления слишком жестких продуктов, которые могут еще больше травмировать слизистые оболочки.
Профилактика
Чтобы уберечь себя от стоматита, необходимо следить за состоянием здоровья. Поддерживать иммунную систему поможет правильное сбалансированное питание, богатое витаминами и микроэлементами. В холодное время года, когда доступ к свежим овощам и фруктам ограничен, рекомендуется прием витаминно-минеральных комплексов и иммуномодуляторов.
Важно тщательно соблюдать все правила гигиены полости рта – чистить зубы минимум дважды в сутки, а после еды полоскать рот бальзамом-ополаскивателем или хотя бы проточной водой. Раз в полгода следует посещать стоматолога в целях профилактики, даже если ничего не беспокоит.
Несмотря на то что грибок Кандида остается в организме навсегда, стоматит излечим. При правильном подходе к терапии процесс восстановления займет всего несколько дней. В дальнейшем необходимо просто придерживаться профилактического ухода за здоровьем, чтобы предотвратить повторное обострение.
stomaget.ru
Лечение кандидозного стоматита у взрослых
Кандидозный стоматит принадлежит к грибковым инфекциям, которые могут локализоваться на слизистой рта. Характеризуется заболевание сильным белым налетом на слизистых и зубах, при этом могут появляться пятна, характерные конкретно для классического стоматита. Чаще всего заболевание регистрируется у маленьких детей, особенно грудного возраста, но из-за особенностей организма кандидоз этого типа может проявиться и у взрослых пациентов. При правильном лечении избавиться от симптомов болезни можно в первую неделю терапии.
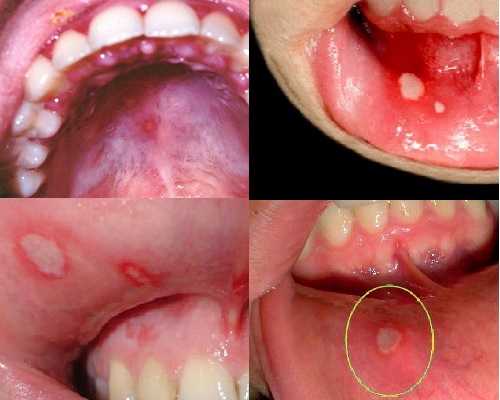
Лечение кандидозного стоматита у взрослых
Причины появления кандидозного стоматита
Содержание статьи
В таблице можно ознакомиться с основными провоцирующими факторами болезни. Для большего удобства в таблице приведена частота их проявления и быстрота излечения при правильно подобранных препаратах.
| Группа риска | Частота проявления | Быстрота излечения |
|---|---|---|
| Поражение организма любыми инфекциями | Иногда | Быстро, рецидивы в исключительных случаях |
| Дети до шести лет | Часто | Быстро, могут быть рецидивы |
| Пожилой возраст | Часто | Сложно, частые повторы |
| Поражение ВИЧ | Часто | Сложно, постоянные рецидивы |
| Сухость ротовой полости | Иногда | Быстро, рецидивы очень редко |
| Беременность | Редко | Быстро, повторы очень редко |
| Прием антибиотиков | Иногда | Быстро, рецидивы лишь при повторном назначении антибиотиков |
| Недостаточная или плохая гигиена рта | Часто | Быстро при условии правильного ухода за слизистой и зубами |
Возникнуть заболевание может также на фоне частых патологий ЖКТ, из-за курения и принятия спиртных напитков. Частые занятия оральным сексом – также одна из самых распространенных причин кандидозного стоматита у взрослых. Осторожными и тщательно следить за гигиеной ротовой полости следует тем больным, у которых есть проблемы с сахарным диабетом.

Причины появления кандидоза
Внимание! Стоит понимать, что дрожжеподобный грибок кандиды постоянно находиться в ротовой полости. Но его количество очень мало. При малейшем снижении иммунитета болезнь может проявиться уже в первые несколько суток.
Симптомы кандидозного стоматита
У взрослых пациентов симптоматика болезни несколько отличается от тех признаков, что появляются у маленьких детей. К подобным симптомам кандидозного стоматита у возрастной группы больных относятся:
- слабое или сильное жжение во рту и горле, с учетом осложнения болезни дискомфорт будет усиливаться;
- постепенно в ротовой полости будет появляться белый налет;
- слизистая рта станет красной, могут появиться кровотечения, особенно при попытках очистить бели при помощи зубной щетки;
- в ротовой полости будет постоянно отмечаться неприятный привкус, некоторые больные отмечают полную потерю вкусовых рецепторов, а также привкус металла.

Симптомы кандидозного стоматита
Как только заболевание перейдет в хроническую стадию, слизистая сильно иссушится, может появиться сильная боль, появятся проблемы с глотанием даже мягкой пищи и напитков. При развитии кандидоза на фоне сахарного диабета и заболеваний, связанных со значительным падением иммунитета, патология обычно сразу переходит в хроническую стадию.
Внимание! Безобидная, по мнению многих, болезнь может вызвать ряд неприятных осложнений. Если у больного есть кариес, присутствие молочницы усиливает его распространение, может вызывать воспалительные процессы на деснах. Также могут возникнуть хронические инфекции гортани, значительное снижение аппетита и дисбактериоз.
Лечение легкой формы кандидозного стоматита
На этой стадии заболевания победить расстройство можно самостоятельно в домашних условиях. Для этого достаточно использовать специальные леденцы и ополаскиватели, которые убивают патогенную микрофлору. Обычно для полного устранения симптомов кандидозного стоматита требуется две недели лечения.
Listerine

Линейка ополаскивателей для рта Listerine
Комплексное средство для ухода за ротовой полостью. Оказывает хорошее противовоспалительное и антибактериальное воздействие. Листерин разрушает стенки бактерий и не дает им прикрепляться к слизистой, что значительно снижает симптомы болезни и постепенно кандидоз отступает.
Для получения необходимого результата потребуется использовать ополаскиватель два раза. Для этого в колпачок наливают 20 мл жидкости для разового использования. Применять раствор требуется до полного выздоровления.
Элюдрил

Элюдрил уничтожает практически все грамположительные и грамотрицательные бактерии
Этот раствор для полоскания также оказывает хорошее противогрибковое воздействие. Одновременно он уничтожает практически все грамположительные и грамотрицательные бактерии. Для применения потребуется на 100 мл чистой воды взять 10-20 мл раствора. Тщательно размешав, требуется прополоскать рот в течение 2-5 минут. Процедура ополаскивания повторяется 3 раза в день в первую неделю и два раза во вторую. Продолжительность терапии составляет 14 дней.
Дифлюкан

Дифлюкан оказывает быстрый эффект, снимая зуд и раздражение
Противогрибковый препарат, который принимается перорально. Оказывает быстрый эффект, снимая зуд и раздражение. При использовании в одно время с ополаскивателями показывает более быстрый результат, облегчение приходит уже в первые сутки. Для снятия симптомов кандидозного стоматита у взрослых требуется принимать по 50 мг основного вещества независимо от приема пищи. Лечение продолжают в течение двух недель. Пероральный прием позволяет полностью избавиться от локаций кандид в пищеварительном тракте и снизить проявление бактерий.
Итракон
Итракон чаще всего используется при начальном проявлении кандидозного стоматита
Медикамент также чаще всего используется при начальном проявлении кандидозного стоматита, лучший эффект показывает при правильном уходе за ротовой полостью и при использовании ополаскивателей. Дозировка интраконазола составляет 100 мг действующего компонента ежедневно. Продолжительность терапии составляет 15 дней.
Внимание! Ополаскивателями при наличии подтвержденного ВИЧа или СПИДа могут использоваться на постоянной основе в качестве профилактического метода кандидозного стоматита.
Лечение средней и тяжелой форм
Дактарин-Гель
Дактарин-Гель
Лекарственный препарат выпускается в форме геля. При попадании в организм быстро всасывается в кровь, что позволяет уничтожить вредоносные организмы не только в желудке, но также в ротовой полости и других локациях. Для получения стойкого результата взрослым пациентам назначается ¼ ложки сиропа строго 4 раза в сутки. Через неделю регулярного использования дозировку можно снизить до двух приемов. Лечение средней и тяжелой форм может продолжаться в течение трех недель, дальнейшее использование только по согласованию с лечащим врачом.
Низорал таблетки
Препарат Низорал в форме таблеток
Медикаменты под этим названием всегда пользовались успехом у больных, которые столкнулись с различными проявлениями грибковых инфекций. Для снятия острой симптоматики требуется принимать внутрь по 200 мг действующего вещества. Главным действующим компонентом Низорал таблетки является кетоконазол. При необходимости этот медикамент можно заменить Состатином и Ороназолом. Дозировка всех препаратов одинакова. Продолжительность терапии может составить три недели.
Имудон
Таблетки для рассасывания Имудон
Лекарственный препарат выпускается в форме таблеток для рассасывания в ротовой полости. Дозировка зависит от стадии кандидоза и степени его распространения на слизистой ротовой полости и горла. Для получения стойкого эффекта рекомендуется принимать 4-8 доз основного вещества в течение 20 суток. Допускается использовать препарат также в начальной стадии развития кандидозного стоматита, в таком случае для достижения необходимого эффекта принимается 4 таблетки Имудона в течение шести суток.
Микосист
Препарат Микосист
Дозировка лекарственного препарата зависит от степени выраженности симптомов кандидоза. Обычно пациентам назначают 50 мг основного вещества при средних формах болезни и 100 мг при более тяжелом течении кандидозного стоматита. Продолжительность терапии в обоих случаях может составить 7-14 суток. Если у больного диагностирован СПИД или ВИЧ, после основного курса терапии требуется принимать по 150 мг Микосиста еженедельно в течение трех месяцев.
Флюкостат
Лекарственный препарат Флюкостат
Лекарственный препарат при появлении инфекции слизистых оболочек ротовой полости рекомендуется принимать на протяжении 2-4 недель, все зависит от степени тяжести заболевания. Классическая дозировка медикамента составляет 50-100 мг Флюкостата. Принимается медикамент после еды, чтобы снизить раздражение слизистой кишечника. При наличии сопутствующих проблем в виде СПИДа и ВИЧа количество Флюкостата может составить 150 мг, но только по рекомендации специалиста. Этой группе пациентов после основного курса требуется принимать по 150 мг активного вещества в течение 2-3 месяцев в качестве профилактики. Прием осуществляется еженедельно.
Внимание! Назначение любых пероральных средств может производиться только лечащим врачом. Это необходимо, чтобы избежать возможных осложнений в виде сильных кишечных расстройств и проблем с дыханием. При этом важно исключить беременность при использовании этих медикаментов, так как в этот период лечение лишь в исключительных случаях предусматривает использование пероральных противогрибковых средств.
Антисептики при кандидозном стоматите любой формы
Йокс

Применение Йокс позволяет продезинфицировать все ткани и не допустить осложнений в развитии кандидозного стоматита
В состав раствора входит йод, который оказывает хорошее антибактериальное воздействие, позволяет продезинфицировать все ткани и не допустить осложнений в развитии кандидозного стоматита. Для лечения потребуется разводить в 100 мл воды чайную ложку Йокса. Полоскания требуется проводить до пяти раз в сутки, с учетом степени тяжести поражения. Лечение предусматривает использование раствора на протяжении 7-14 суток. Вместо Йокса можно использовать в таких же дозировках Бетадин, Вокадин и Повидон-Йод.
Перекись водорода
Перекись водорода помогает остановить распространение многих групп бактерий, включая кандиды
Средство также относится к местным антисептикам, которые помогают остановить распространение многих групп бактерий, включая кандиды. Для проведения процедуры ополаскивания потребуется взять 30 мл раствора перекиси в концентрации 3% и растворить вещество в 200 мл воды. Полоскать ротовую полость таким способом можно до трех раз в сутки. Не стоит прибегать к использованию перекиси водорода даже в малом количестве, если больной отличается чувствительностью зубов. Вещество может усилить боль и вызвать раздражение десен. Лечение продолжают при нормальной переносимости до полного исчезновения симптомов.
Ротокан
Антисептик широкого спектра действия Ротокан
Отличный антисептик широкого спектра действия. Для приготовления раствора для полоскания при наличии кандидозного стоматита Ротокан разводится в соотношении чайная ложка на стакан воды. Полоскать пораженную полость требуется до пяти раз в сутки. Лечение продолжается на протяжении двух недель. При наличии симптомов по истечение этого времени после консультации с врачом можно продлить терапию еще на семь суток. Ротокан не стоит комбинировать с другими антисептическими препаратами.
Внимание! При соблюдении строгих доз лечение этими антисептиками может проводиться также в период беременности. Но при этом рекомендуется исключить медикаменты с йодом, так как в период вынашивания ребенка женский организм может оказаться очень чувствительным к этому компоненту.
Противогрибковые антибиотики
Пимафуцин
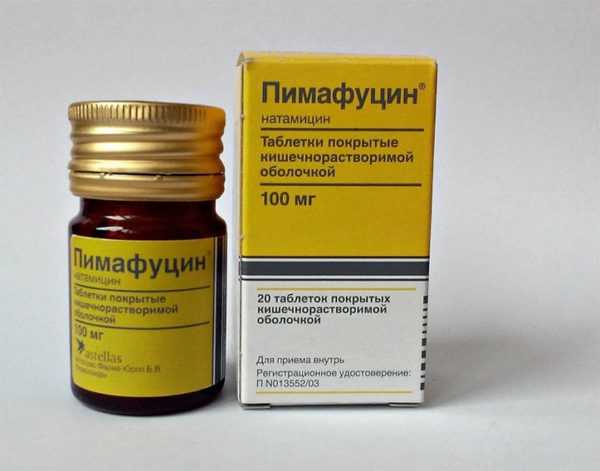
Препарат Пимафуцин в форме таблеток
Главным действующим веществом лекарственного препарата является натамицин, антибиотик подавляющий большинство грибков. Позволяет убить также локации кандид в ЖКТ. Лечение предусматривает использование 1 таблетки 2-4 раза в сутки. В период обострения, а именно первые семь суток, лучше принимать максимальную дозу Пимафуцина. Хорошо переносится в комбинированном лечении.
Нистатин
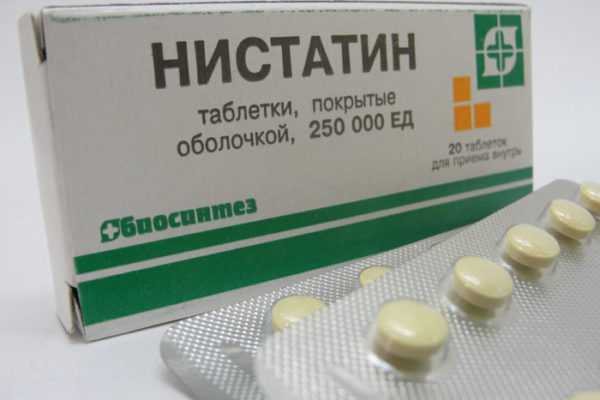
Препарат Нистатин
При хронической форме кандидозного стоматита требуется принимать медикамент на протяжении трех недель. Дозировка может составлять в тяжелых случаях 8-12 таблеток. Если наблюдается более легкая форма кандидозного стоматита, терапия продолжается в течение 10-14 суток. Дозировка основного вещества составляет 3-4 таблетки Нистатина. Довольно часто при использовании препарата больные жалуются на острую боль в животе и диарею.
Внимание! Антибиотики следует использовать только при стойкой или осложненной форме кандидозного стоматита. Дозировки желательно подбирать строго индивидуально, учитывая вес больного и степень распространения больных участков.
При появлении первых признаков заболевания требуется обратиться за помощью к специалисту. Важно будет подтвердить точный диагноз и назначить соответствующее лечение, которое может включать в себя сразу несколько лекарственных препаратов. Чтобы избежать возможного рецидива заболевания, желательно полностью сменить зубные принадлежности, поддерживать правильную диету и вылечить очаг кандид в желудке. При правильной стратегии лечения удастся быстро избавиться от проблемы и минимизировать шанс ее повторного возникновения.
Видео — Кандидозный стоматит: лечение,симптомы и диагностика заболевания, особенности профилактики
Видео — Как лечить стоматит на языке и десне
expertdent.net
Кандидозный (грибковый) стоматит у взрослых: причины, симптомы и лечение
Кандидозный стоматит у взрослых возникает при внедрении и активизации грибов рода Candida. Около 60% людей всей планеты являются носителями, но далеко не у всех в течение жизни появляются характерные симптомы. С чем это может быть связано и что нужно делать, чтобы не допустить повторного развития болезни? Ответы на эти вопросы вы найдете в нашей статье.
Причины кандидозного стоматита
Характер взаимодействия между организмом человека и грибковой инфекцией определятся не только состоянием макроорганизма, но и количеством грибков, их уровнем патогенности, общим временем кандидоносительства. На выраженность течения стоматита, вызванного грибками рода Candida, влияют специфические и неспецифические факторы иммунной системы человека.
Давайте разберем, какие изменения местного и общего характера способствуют развитию кандидозного стоматита:
- сдвиг PH слюны в кислую сторону;
- нарушение целостности слизистой оболочки;
- неудовлетворительный уровень гигиены ротовой полости;
- наличие некачественных реставраций, ортопедических конструкций;
- дисбактериоз;
- нерациональный прием антибиотиков.
Грибковый стоматит может возникать при снижении сопротивляемости. Учитывая тот факт, что макрофаги, нейтрофилы и Т-лимфоциты являются защитными клетками организма, при их непосредственном участии происходит регуляция иммунного ответа при всех формах кандидозного стоматита. Но если у пациентов наблюдаются частые рецидивы болезни, иммунологическое исследование помогает выявить заметное снижение специфических факторов защиты, что подтверждает факт их функциональной несостоятельности.
Также доказана тесная связь между состоянием органов внутренней секреции и системой иммунитета. Гормоны непосредственно влияют на выраженность общей и местной резистентности. Именно поэтому люди в период сильного гормонального стресса (например, при беременности, во время родов) подвержены активизации грибковой инфекции.
Как происходит внедрение грибков?

Грибок рода Candida имеет широкое распространение в окружающей среде. Его выявляют в почве, в воздухе, в мясе, молочных продуктах. Источником болезни являются не только больные, но и кандидоносители. Основные пути передачи:
- контактный;
- капельный;
- бытовой;
- внутриутробный.
Что такое молочница? Этот термин чаще используется для определения кандидоза, развивающегося у детей грудного возраста. Наряду с трансплацентарным вариантом инфицирования, высок риск заражения и во время родов при прохождении ребенка через родовые пути.
Проявится кандидоз или нет, зависит прежде всего от иммунной защиты. Если показатели сопротивляемости организма находятся на должном уровне, даже при внедрении грибов произойдет их элиминация. Именно поэтому много кто является носителем, но далеко не у всех возникают проявления кандидозного стоматита.
Признаки кандидоза в полости рта
При переходе условно-патогенных грибов в патогенные формы развивается кандидоз. Начинается все с появления жжения на слизистой. Далее образуются белесоватые точки, которые, сливаясь, формируют пленки. Именно эти творожистые наслоения являются характерными симптомами кандидозного стоматита. При попытке удалить – легко снимаются, при этом не происходит травмирования поверхностного слоя. Но при длительном течении налет становится более плотным, спаивается со слизистой. И при удалении обнажается красная и болезненная поверхность.
По клиническому течению выделяют следующие формы стоматита, вызванного грибом Candida.
- Псевдомембранозный грибковый стоматит является классической формой. Характеризуется появлением наслоений белого цвета. При легком течении пленки снимаются без усилий, в ротовой полости наблюдается единичный очаг поражения с локализацией на щеках или на спинке языка. Течение средней тяжести проявляется формированием более плотной структуры налета, снять который, не повредив слизистой, уже невозможно. Тяжелые же формы протекают с диффузным поражением не только щек и языка, высыпания можно рассмотреть и на твердом, мягком небе, миндалинах, задней стенке глотки. Но наиболее плотный налет грязно-серого цвета локализуется все же на языке.
- Для хронического атрофического кандидозного стоматита характерно появление сильного чувства жжения в полости рта. При осмотре стоматологи выявляют сухую, красную, раздраженную слизистую. Налета практически нет, небольшие скопления локализуются в глубоких складках языка. Слюна вязкая, выделяется в уменьшенном количестве. В углах рта часто выявляют сухие заеды.
- Гиперпластический кандидоз – это одна из форм хронического воспалительного процесса. Больные жалуются на сухость, зуд, ощущение дискомфорта в ротовой полости. Прием пищи затруднен, так как сопровождается болезненностью. Грибковый стоматит отличается от атрофического наличием плотных массивных наслоений с локализацией на языке. Цвет налета может изменяться – от бело-серого до светло-коричневого. При попытке снять оголяется кровоточащая рана.

Принципы общей терапии
При тяжелом течении заболевания стоматологи наряду с местными терапевтическими мероприятиями используют препараты для приема внутрь. Давайте рассмотрим основы общего лечения кандидозного стоматита у взрослых.
- Противогрибковые средства. Нистатин назначают в виде таблеток. Так как данный препарат плохо растворяется в воде, сначала желательно таблетку рассасывать и только потом проглотить. Широко применяются и такие антимикотические лекарства, как Флуконазол и Орунгал.
- Для устранения сухости во рту при кандидозном стоматите используют Калий йодид. Выпускается данный препарат в виде 3% раствора. Применять рекомендуют по 15 мл трижды в день, запивая молоком. Наряду с повышением слюноотделения средства на основе йода обладают и противогрибковым действием. А это несомненный плюс, так как этиопатогенетическое лечение кандидозного стоматита у взрослых от этого только улучшается.
- Также для пролонгирования антимикотической терапии назначают Декамин, который представлен в продаже в виде карамелек для рассасывания.
- Для улучшения обменных процессов используют комплексы, содержащие витамины В1, В2, В6, В12, С.
- Иммунотерапия хронического кандидоза проводится с помощью противогрибковых вакцин.
- Коррекция питания – обязательная составляющая комплексного лечения кандидозного стоматита. Из рациона необходимо исключить кондитерские изделия, рафинированные углеводы. Употреблять рекомендуют кисломолочные продукты.
- Перспективным методом лечения кандидоза является пробиотикотерапия. Некоторые ученые считают грибковую инфекцию следствием дисбактериоза. Они полагают, что за счет восстановления состава нормальной микрофлоры удастся купировать патологические проявления кандидоза.

Задачи местного лечения
Чем местно лечить кандидозный стоматит? Локальная терапия направлена не только на элиминацию патогенной популяции грибов, но и на восстановление прежней структуры слизистой.
- Для антисептической обработки используют препараты с двойным действием: антимикотическим и противовоспалительным (Мирамистин, Элюдрил, Корсодил).
- Противомикробные мази (Декаминовую, Клотримазоловую, Нистатиновую) применяют в виде аппликаций, наносить желательно 3 раза в день. Чтобы избежать привыкания патогенных штаммов к лекарственным средствам, антимикотические препараты необходимо чередовать.
- Многие спрашивают: «Как лечить кандидозный стоматит, если во рту полный или частичный съемный протез?» В остром периоде протез необходимо снять, пока не исчезнут характерные симптомы заболевания. При хроническом течении ортопедические конструкции обрабатывают теми же мазями, что и слизистую полости рта.
- При кандидозном стоматите применяют и такие лекарства, как Гексорал, Мундизал гель, Пародиум. Высокая эффективность обусловлена наличием в их составе компонентов, обеспечивающих достижение обезболивающей, противовоспалительной, антимикробной и противомикотической активности. Гелевая структура способствует лучшему всасыванию активных веществ, пролонгируя их действие.
Чтобы объективно ответить на вопрос, удалось ли вылечить кандидоз, после проведенного курса назначают микологический анализ. Лабораторным маркером эффективности терапии является отсутствие нитей псевдомицелия, дрожжеподобных грибов Candida во взятом с полости рта материале.
Чтобы снизить риск возникновения признаков кандидозного стоматита, необходимо вовремя проводить санацию очагов инфекции в полости рта. Устранение травмирующих факторов, педантичное проведение гигиенических мероприятий, рациональное протезирование и правильный уход за съемными протезами – все это является мощным барьером, предотвращающим переход условно-патогенной флоры полости рта в патогенную форму.
zubydesny.ru
Кандидозный стоматит, лечение у взрослых и детей
Кандидозный стоматит является грибковым заболеванием: его появление провоцируют грибки Candida, активизирующиеся в ротовой полости. Как протекает кандидозный стоматит, его лечение у взрослых и детей – об этом читайте в статье.
Механизм развития
Кандидный стоматит – одна из разновидностей кандидоза, грибковой инфекции. Процесс размножения грибков может быть локализован на коже, в кишечнике, на половых органах, в ротовой полости. Чаще всего появление кандидоза провоцируют грибки рода Candida albicans. Они присутствуют на мембранах слизистой оболочки постоянно.
При определенных обстоятельствах грибы попадают на расположенные рядом ткани и начинают размножаться. К провоцирующим факторам относятся:
- ослабление иммунитета;
- младенческий или пожилой возраст, для которых характерен слабый иммунитет;
- гормональные изменения, эндокринные патологии;
- беременность;
- плохая гигиена ротовой полости;
- болезни десен, кариес;
- использование зубных протезов, под которыми размножается грибковая микрофлора;
- механические и химические микротравмы;
- длительный прием некоторых антибиотиков.
Лечение кандидозного стоматита у взрослых и детей предполагает не только воздействие непосредственно на возбудителя, но и принятие мер для укрепления иммунитета.
В отличие от кандидоза половых органов, симптомы которого у женщин и мужчин различны, признаки грибковой инфекции в полости рта общие. Главное проявление — образование творожистого налета, поэтому заболевание называют также молочницей. При его соскабливании появляются ранки, в которые может попасть инфекция. В этом случае к кандидозному стоматиту присоединяется бактериальный.
Диагностика
Диагноз может быть поставлен на основе жалоб пациента, но иногда проводятся лабораторные исследования:
- бакпосев для выявления возбудителя;
- ПЦР-исследование;
- внутрикожные аллергопробы на антигены.
Правильная диагностика позволяет подобрать эффективные препараты для лечения стоматита.
В последнее время только клинической картины для точной постановки диагноза часто бывает недостаточно. Связано с это со смазыванием характерных симптомов вследствие самолечения, в том числе антибиотиками.
Как лечить заболевание?
Принципы, на которых основывается лечение, зависят от степени развития болезни:
- При легкой форме достаточно домашней местной терапии; курс лечения не превышает двух недель.
- Умеренная и тяжелая формы предполагают использование общих и местных противогрибковых препаратов.
- Рецидивирующий стоматит требует приема противогрибковых препаратов, в том числе для профилактики.
Лечение носит комплексный характер и предполагает применение нескольких лекарственных средств общего и местного действия.
Противогрибковые средства
Таблетки и капсулы с антимикотическими обычно не назначаются во время беременности. Если необходимость в лечении ими возникла при грудном вскармливании, его рекомендуется прекратить. К таким веществам относятся:
- Леворин – антибиотик, действие которого направлено против активности грибков. Назначается для приема внутрь либо как раствор для полоскания (таблетка на 500 мл воды).
- Нистатин назначается четырежды в сутки, на протяжении двух недель. Согласно инструкции по применению, нистатин, как и большинство других общих противогрибковых препаратов, не рекомендован при беременности.
- Дифлюкан, Флуконазол, Флюкостат. В основе этих средств общее действующее вещество – флуконазол. Различаются они дополнительными компонентами, страной производства; нужное средство назначит врач. Все препараты принимаются по схожей схеме. Так, инструкция по применению Флуконазола рекомендует в первый день принять 400 мг разово, далее по 200 мг ежедневно. Аналогичные указания содержатся в инструкции по применению Дифлюкана.
- Кандид – средство на основе клотримазола, выпускающееся в форме крема, присыпки или раствора. Для лечения кандидозного стоматита используют Кандид в виде раствора (инструкция рекомендует обрабатывать пораженные участки с помощью ватной палочки) или порошка (применяется как присыпка).

Это средство на основе клотримазола.
Антисептики
Антисептические препараты предназначены для ликвидации и профилактики воспалительных процессов, возникающих на фоне стоматита. Среди них врачи часто назначают:
- Ингалипт – спрей с противовоспалительным действием на основе стрептоцида и эфирных масел. Спрей распыляется на ранки трижды в день на протяжении недели.
- Люголь – раствор, оказывающий противомикробное действие. Содержит йод, поэтому средство не нужно применять без консультации с врачом при наличии заболеваний щитовидной железы.
- Фурацилин – в растворе или таблетках для его самостоятельного приготовления.
- Стоматофит – препарат для полоскания, содержащий экстракты лекарственных растений: ромашки, арники, тимьяна, шалфея, мяты.

Препарат на основе лекарственных растений.
Анестетики
Один из симптомов заболевания – сильная боль, мешающая есть и разговаривать. Для избавления от нее назначаются местные обезболивающие средства:
- Гексорал – леденцы для рассасывания с анестетическим и противомикробным действием.
- Лидокаин-асепт – спрей, содержащий анестетик лидокаин и антисептик хлоргексидин.
- Камистад в форме геля, обезболивающий, снимающий воспаление, оказывающий антисептическое действие.
Читайте также: «Чтобы не пришлось иметь дело со стоматитом, нужно знать, когда он заразен»
Заживляющие средства
Слизистая оболочка при кандидозном стоматите повреждается, и лечение требует применения препаратов, ускоряющих регенерацию. К ним относятся:
- Солкосерил – гель, предназначенный для ускорения эпителизации. Он наносится на обработанную антисептиком, подсушенную слизистую, образуя тонкую пленку, стимулирующую синтез коллагена.
- Олазоль в форме спрея-пены, обладает анестезирующим и ранозаживляющим действием.
- Масла шиповника, облепихи, способствующие ускорению процесса заживления.

Гель, предназначенный для ускорения эпителизации.
Антибиотики
Антибактериальные препараты применяются, если к грибковой инфекции присоединяется бактериальная. Назначать их должен врач, после диагностики и определения характера заболевания.
- Сумамед на основе азитромицина – применяется при тяжелых формах заболевания, вторичных инфекциях на фоне грибкового стоматита.
- Амоксиклав – препарат широкого спектра, выпускается как порошок для суспензии (для взрослых) или капельный раствор (для детей).
Антибактериальные препараты применяются, если к грибковой инфекции присоединяется бактериальная.
Лечение стоматита народными средствами целесообразно лишь для снятия воспаления. С этой целью используются мед, тертый сырой картофель, сок алоэ, полоскания отварами трав, обладающих противовоспалительным действием. Однако все эти меры не уничтожают главную причину болезни – размножающийся грибок Кандида, поэтому будут эффективны лишь как дополнительные.
Читайте также: «Когда назначают антибиотики при стоматите у детей?»
Лечение детей
Кандидозный стоматит у маленьких детей возникает довольно часто из-за несформированности иммунной системы. Размножению грибка способствуют также особенности питания – употребление молока, молочных продуктов.
Болезнь обычно протекает остро, поэтому помощь требуется незамедлительно. Лечение назначается с учетом возраста ребенка:
- Грудничкам рекомендован Кандид в форме раствора. Смачивается ватная палочка, которой обрабатываются пораженные десны после каждого кормления. Для заживления ранок используется облепиховое масло. Важно предотвратить повторное заражение, тщательно вымыв игрушки, предметы, с которыми контактирует ребенок.
- После года лечение также преимущественно местное, за исключением тяжелых случаев, когда может потребоваться общая терапия. Лекарственные средства, применение которых разрешено детям старше года, — Кандид, Нистатин, Леворин. Помимо противогрибковых препаратов, назначаются антисептические средства – хлоргексидин, мирамистин.
Кандидозный стоматит у маленьких детей возникает довольно часто из-за несформированности иммунной системы.
Ранки нельзя прижигать спиртовыми растворами, зеленкой, йодом. Запрещается самостоятельно удалять налет со слизистой, давать ребенку антибиотики без назначения специалиста.
К какому врачу обратиться для лечения кандидозного стоматита? Взрослым пациентам стоит посетить стоматолога, с детьми нужно обращаться к педиатру. Врач назначит терапию, а также порекомендует меры профилактики для предотвращения рецидивов. К ним относятся тщательная гигиена ротовой полости, дезинфекция детских сосок, игрушек, бутылочек.
Не менее важно укрепление иммунной системы, противостоящей размножению грибка, с помощью физической активности, прогулок на свежем воздухе, правильного питания.
Источники:
- Молоков В.Д., Галченко В.М. Кандидоз полости рта. Учебное пособие. Иркутск, 2009.
- Боровский Е.В., Машкиллейсон А.Л. Заболевания слизистой оболочки полости рта и губ. Москва, 2001.
- Курякина Н.В. Терапевтическая стоматология детского возраста. Нижний Новгород, 2001.
skzub.ru
Кандидозный стоматит | Симптомы и лечение кандидозного стоматита
Симптомы кандидозного стоматита
Молочница полости рта может выглядеть как собственно стоматит, но может проявляться как глоссит (воспаление языка), хейлит или кандидозные заеды. Симптоматика зависит от распространенности процесса, состояния здоровья пациента, а также от его возраста.
Симптомы кандидозного стоматит:
- Маленькие дети:
- Белые, творожистые бляшки во рту, на языке. У новорожденных первые признаки молочницы часто пропускаются, так как они схожи с остатками молочной пищи. Если родители пытаются самостоятельно удалить белый налет, на слизистой рта появляются язвочки, эрозии.
- Ребенок плачет, так как прием пищи провоцирует болезненные ощущения.
- Отечность слизистой вызывает затруднения с проглатыванием пищи.
- Ребенок теряет аппетит, его вес снижается.
- Кандиды могут проникнуть в кишечник через полость рта и вызвать диспепсию, боли в животе.
- Ребенок, зараженный молочницей рта, может инфицировать мать во время грудного кормления. У женщины кандидой поражаются соски груди.
- Взрослые:
- Ощущение жжения во рту, сначала в гортани.
- Характерный беловато-желтый налет на слизистой полости рта.
- Покраснение полости рта.
- Кровотечение слизистой во время удаления налета.
- Нетипичный привкус (металлический).
- Потеря вкусовых ощущений при приеме пищи.
- Хроническая молочница провоцирует сухость слизистой рта и боль при глотании пищи.
- Осложнения, которые может вызвать молочница рта:
- Снижение массы тела.
- Инфицирование кишечника, пищевода.
- Диспепсия, расстройство дефекации.
- Воспалительный процесс гортани.
Симптомы кандидозного стоматита зависят от формы заболевания – острой или хронической. Острая форма молочницы – это быстрое образование видимого творожистого налета во всей полости рта (язвы, слизистые, десны, гортань, щеки). Под налетом слизистая поражена язвами, воспалена, гиперемирована. При хронической форме кандидоза полости рта симптоматика менее выражена и локализована на языке или деснах, периодически перемещаясь по все полости.
Кандидозный стоматит у детей
Слизистая оболочка рта детей более уязвимая, ранимая, кроме того в силу несформированности многих функций иммунитета условно-патогенная микрофлора также не до конца развита. Обусловленный возрастным несовершенством местной иммунной защиты, этот фактор способствует тому, что кандидозный стоматит у детей является распространенным заболеванием.
Кроме недостаточной иммунной защиты фактором, который способствует размножению грибков, является молочное питание – как грудное молоко, так и искусственные смеси.
Молочная среда – это наиболее благоприятная возможность для питания и распространения кандиды, которая относится к дрожжеподобным микроорганизмам.
Симптомы молочницы рта у ребенка отчетливо видны – это красная слизистая оболочка полости, творожистые, белые локальные налеты. Малыш становится капризным, плачет, отказывается от еды, теряет вес, практически не спит.
Кандидозный стоматит у детей, как правило, протекает очень обостренно, хроническая форма молочницы более свойственна взрослым людям. Диагностика кандидоза не представляет труда, так как признаки видны при первом же осмотре. Однако, может понадобиться мазок из полости или зева для микроскопического уточнения возбудителя болезни. Возможны и дополнительные анализы или процедуры, если ребенок страдает сопутствующими патологиями, поскольку молочница не всегда является первичным заболеванием, она может присоединяться к уже существующим воспалительным процессам.
Лечение молочницы рта у детей связано в первую очередь с укреплением иммунитета и устранении возможной бактериальной первопричины – инфекции или вируса. Обработка полости рта проводится по рекомендованной врачом схеме, обычно назначаются щелочные полоскания, маленьким детям рот смазывают слабым раствором йодинола. Лечение нужно продолжать даже тогда, когда симптомы нейтрализованы, то есть налет исчезает. Закрепляющий курс терапии длится не более недели, он способствует минимизации риска рецидивов и является обязательным. Применение антигрибковых препаратов, антимикробных средств для детей нежелательно, их назначают лишь в случае острой симптоматики и системного кандидозного процесса. Основным лечением являются укрепляющие иммунитете средства, витаминные препараты и полноценное питание.
От родителей требуется следить за гигиеной полости рта ребенка, нужно тщательно обрабатывать игрушки, посуду, словом все, что ребенок может потянуть в рот или дотронуться руками. Также правила санитарной обработки и гигиены напрямую касаются всех взрослых, вступающих в контакт с малышом. Домашние животные, как бы не было это трудно, должны быть удалены из помещения, где находится ребенок.
[10], [11], [12]
Кандидозный стоматит у новорожденных
У грудничков молочница отличается особой интенсивностью и острой формой течения процесса. Кандидозный стоматит у новорожденных может быть вызван инфицированием в процессе родов, когда ребенок проходит зараженные родовые пути, но также факторами могут быть сниженная иммунная защита, нарушение элементарных правил гигиены в доме, где находится новорожденный. Редко причиной молочницы грудного ребенка становится применение антибиотиков, обычно подобное лечение проводится при серьезных врожденных патологиях в стационарных условиях под контролем медперсонала. Соответственно, кандидоз практически исключен или его признаки распознаются быстро и заболевание купируется.
Педиатрами отмечается, что недоношенные младенцы, дети с недостатком массы тела страдают молочницей в 2 раза чаще, чем здоровые малыши.
Кандидозный стоматит у новорожденных проявляется тотально, во всей полости рта – на деснах, языке, гортани, щеках. Первый признак – покраснение слизистой, буквально в этот же день появляется характерный для молочницы налет, который может кровоточить и вызвать боль. Малыш отказывается от еды, постоянно плачет, теряет вес, не спит. При системной процессе, острой форме кандидоза может повыситься температура тела, развиться интоксикация и очень тяжелое состояние, требующее немедленной госпитализации. Кроме того, опасность представляют язвочки, которые скрываются под налетами, это открытый путь для инфицирования не только полости рта, но и всего организма младенца.
Лечение молочницы грудных детей проводится в домашних условиях, реже – в стационаре. От родителей требуется тщательное соблюдение правил гигиены, то есть нужна систематическая обработка сосков груди при грудном вскармливании, бутылочки и соски при искусственном кормлении. Пораженные участки рта смазываются растворами антисептиков, антимикотических препаратов, назначенных доктором. Самолечение, применение народных средств в лечении молочницы новорожденных не только недопустимо, но и чревато опасными, порой необратимыми последствиями.
Помимо лечения малыша терапии может подвергнуться и мать, которая часто является провоцирующим заболевание источником
Лечение кандидоза рта у грудного ребенка продолжается не менее месяца, все врачебные рекомендации следует выполнять в полном объеме даже тогда, когда симптомы молочницы исчезают.
[13], [14], [15], [16], [17], [18], [19], [20]
Кандидозный стоматит у взрослых
Ранее считалось, что молочница полости рта – это сугубо детское заболевание, формирующееся на фоне сниженного иммунитета. В настоящее время стоматологи и терапевты пересматривают эту версию, поскольку активность и частота, с которой кандидозный стоматит у взрослых начал встречаться, возрастает в несколько раз.
Если у малышей практически отсутствует местных иммунитет, то у взрослых состояние полости рта контролируется слюной, содержащей микробактерии для поддержания баланса микрофлоры. Как только состав слюны изменятся под воздействием приема антибиотиков, гормональных препаратов, в результате заболевания внутренних органов, систем, при вирусах или инфекциях, для кандиды появляется прекрасная возможность размножаться бесконтрольно.
Кандидоз рта взрослых редко протекает в острой форме, чаще он проявляется в виде хронических очагов в виде белых налетов на деснах, языке, щеках или гортани. Под очагами белого налета скрывается эрозированная поверхность, удаление белых выделений может вызвать кровоточивость и боль. Острая форма кандидоза характерна сильным жжением во рту, болью в горле, невозможностью проглатывать пищу, потерей вкусовых ощущений. Хроническое течение молочницы типично для стоматита, который развивается как дополнение, сопутствующее заболевание к основной патологии – сахарному диабету, гепатиту, язве желудка или наиболее серьезной болезни – ВИЧ. Кандидозный стоматит у взрослых диагностируется без труда, как и прочие виды стоматита, поскольку признаки заболевания визуально определяемы.
Молочница полости рта у взрослых лечится в течение минимум месяца с помощью комплекса препаратов, как местного так и внутреннего назначения. Легкие формы можно лечить дома, амбулаторно, острый стоматит как следствие или осложнение основной патологии лечится в стационаре, что бывает редко.
Обычно в лечение стоматита, вызванного грибками, применяются иммуностимулирующие препараты, витамины. Кроме того, назначается местное полоскание рта для щадящего удаления налетов и санации. Фитоотвары, такие как отвар шалфея, ромашки, коры дуба также могут оказать воздействие, но в качестве вспомогательного средства, они не заменяют основного лечения. Полоскание содовым раствором может принести временное облегчения, но в настоящее время такой метод считается неэффективным и устаревшим. Бактериальная флора полости рта нейтрализуется современными аптечными препаратами, назначенными стоматологом или терапевтом (Гексорал, Микосист, Стоматофит, Орунгал и другие). Противомикробные препараты, такие как Флуканазол и его аналоги, применяются редко, только в случае тяжелой формы стоматита, которая затрагивает всю полость рта, включая нижние отделы гортани. Как правило, кандидозный стоматит у взрослых лечится с помощью местных средств, полноценного питания, витаминотерапии и соблюдения правил личной гигиены. Укрепление иммунной системы, чистота и регулярный уход за зубами и полостью рта – вот залог профилактики и снижения риска развития молочницы.
[21], [22], [23], [24], [25], [26], [27], [28]
ilive.com.ua
причины, лечение и возможные осложнения.
Ротовая полость человека является первым барьером на пути огромного числа различных бактерий и грибков. Однако если защитные функции организма не сформированы или ослаблены, то вредоносные микроорганизмы начинают активно размножаться в ней, что приводит к различным заболеваниям. Одной из таких болезней является кандидозный стоматит, при котором страдают слизистые ткани ротовой полости.
На начальных стадиях заболевание легко лечиться, и оно неопасно для организма. Однако с развитием болезнь может вызвать существенные осложнения. Поэтому важно знать симптомы, причины и методы лечения кандидозного стоматита для того, чтобы не допустить его перехода в опасную форму, которая может сильно навредить здоровью человека.
Общие сведения о кандидозном стоматите
Кандидозный или грибковый стоматит обусловлен активным размножением грибка Candida в ротовой полости человека. Микроорганизмы этого вида постоянно присутствуют во рту, но они находятся в латентной стадии благодаря защитным функциям организма.
Однако при нарушении или ослаблении иммунной системы человека паразитический грибок выходит из «спящего» состояния и начинает размножаться на мышечных тканях. В результате слизистая ротовой полости покрывается творожистым налетом, под которым находятся поврежденные участки в виде микроязв.
Наиболее подвержены грибковому стоматиту дети и пожилые люди: первые – вследствие не полностью сформировавшейся природной защиты, вторые – из-за ослабления иммунной системы внутренними процессами перестройки организма, которые протекают в этом возрасте. Однако при определенных обстоятельствах грибковый стоматит может развиться у любого человека.
Факторы, приводящие к кандидозному стоматиту
Кандидозный стоматит появляется, когда ослаблена иммунная система человека или нарушено равновесие микрофлоры ротовой полости. Этому способствуют следующие факторы:
- Активная фаза аллергии, при которой иммунитет борется с ее последствиями и не может вовремя отреагировать на рост грибка.
- Обезвоживание, вследствие которого полезные микроорганизмы погибают из-за нехватки питательных веществ, что приводит к благоприятным условиям для размножения вредоносных грибков.

- Существенная нехватка микроэлементов и витаминов, что негативно сказывается на защитных функциях организма в целом.
- Прием антибактериальных лекарств, которые направлены на уничтожение вредоносных микроорганизмов. Однако при этом погибают и полезные бактерии, что приводит к изменению баланса в микрофлоре, вследствие чего грибок начинает ускоренно развиваться.
- Гормональные сбои и перестройки, при которых происходит существенное ослабление иммунитета.
- Другие заболевания слизистых тканей рта и зубов (кариес, воспаление десны, иные виды стоматитов и т.д.), способствующие созданию комфортных условий для развития грибковых микроорганизмов.
- Болезни, влияющие негативно на иммунитет человека – ВИЧ и СПИД. Люди, страдающие этими заболевания, особенно подвержены грибковому стоматиту.
- Лечение онкологии при помощи химио и лучевой терапии, которое приводит как к уничтожению микрофлоры, так и к ослаблению иммунной системы.
- Использование некоторых видов ополаскивателей ротовой полости и зубных паст, в состав которых входит сульфат натрия. Это вещество вызывает сухость слизистой, что отрицательно воздействует на микрофлору.
- Курение, при котором вредные вещества сигаретного дыма пагубно влияют на противобактериальные и противогрибковые свойства слюны. Кроме того, выделяемые смолы приводят к различным заболеваниям слизистой рта.
- Применение съемных зубных протезов, которые при использовании раздражают десну и другие части рта, вследствие чего может развиться воспалительный процесс.
- Попадание в ротовую полость нетипичных грибковых микроорганизмов другого человека. В этом случае иммунная система не имеет наработанных защитных механизмов на сторонний вид и не может препятствовать его размножению. Передаваться грибковый стоматит может через поцелуи, общие игрушки или посуду и другие контакты, при которых происходит попадание слюны от инфицированного к здоровому человеку.
- Распространение заболевания молочницы по организму.
Основной причиной заражения младенцев таким видом стоматита, является их прохождение по родовым путям, зараженным молочницей. Кроме того, заболевание может возникнуть, если кормящая мать не соблюдает правила гигиены, а также при нерегулярном мытье бутылочек и сосок грудничков.
Стадии развития кандидозного стоматита и симптомы сопровождающие их
Кандидозный стоматит является прогрессирующим заболеванием, которое, развиваясь, может поразить всю слизистую рта. Выделяют четыре стадии болезни.
На первой стадии грибок только появляется на тканях слизистой. В этот период активность микроорганизмов проявляется в виде образования небольших по размеру язв красного цвета. Поражаются в основном язык, губы и щеки. В некоторых случаях болезнь может протекать на миндалинах или деснах.
Особенностью этого периода развития заболевания является его безболезненность, вследствие чего человек не догадывается о том, что у него начинает развиваться грибковый стоматит.
Вторая стадия характеризуется появлением легкоудаляемого белого налета поверх язв. Это проявление болезни указывает на то, что иммунная система начинает все хуже справляться с размножением грибка. На этом этапе больной начинает чувствовать дискомфорт при приеме пищи. В некоторых случаях может появиться слабость или повыситься температура у детей.
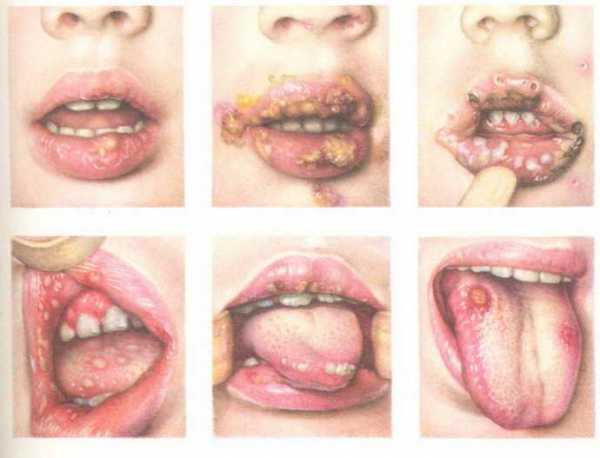
На третьей стадии болезни защитные механизмы организма уже не могут справляться с размножением грибка, что проявляется в виде трудноудаляемого белого налета по всей площади слизистой рта и появлении множества кровоточащих язв. В этот период заболевший испытывает значительную боль, общую слабость, тошноту, позывы к рвоте и трудности при глотании.
Распространение спор грибка в другие органы относят к четвертой стадии. Попадая в новое место, микроорганизмы снова начинают активно размножаться, что приводит к патологическим изменениям подвергшегося заражению участка тела.
При появлении любых признаков развития грибкового стоматита необходимо срочно обратиться к врачу за помощью, так как переход от второй стадии болезни к последующим проходит в очень короткие сроки, и промедление в этом случае может привести к серьезным осложнениям.
Осложнения, к которым может привести кандидозный стоматит
Первые две стадии грибкового стоматита легко поддаются лечению и кроме дискомфорта не доставляют каких-либо серьезных проблем. Опасность для здоровья человека несут третья и четвертая стадии, когда болезнь может преобразоваться в инфекцию, распространяясь по всему организму. В этом случае кандидозный стоматит у взрослых и детей может вызвать следующие серьезные заболевания:
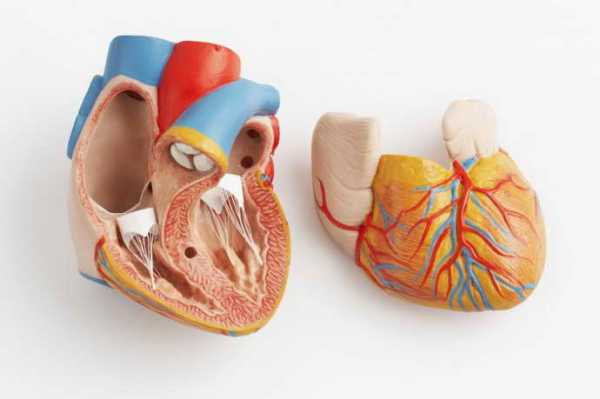
- Эндокардит, при котором воспаляется внутренняя оболочка сердца, что приводит к нарушению в работе органа.
- Менингит, представляющий собой тяжелое поражение головного мозга, в результате чего человек может впасть в кому или остаться инвалидом на всю жизнь.
- Нефрит, при котором в почках происходят патологические изменения, вследствие чего нарушаются функции мочевыделительной системы.
- Дерматит, проявляющийся в воспалении кожных покровов тела. При этом человек постоянно чувствует боль, жжение и зуд на поражённых участках.
Кроме того, лечение поздних стадий стоматита нечасто приводит к полному выздоровлению. В большинстве случаев болезнь переходит в хроническую форму, при которой даже незначительное ослабление иммунной системы провоцирует рецидив.
Лечение кандидозного стоматита
Лечение кандидозного стоматита у взрослых и детей комплексное, оно включает следующие мероприятия:
- Применение антигрибковых препаратов.
- Дезинфекцию пораженной ротовой полости.
- Соблюдение диеты.
- Укрепление иммунной системы.
- Устранение причины появления болезни.
Кандидозный стоматит обусловлен размножением грибка Candida, поэтому основу лечения составляют антигрибковые препараты. Они могут выпускаться как в таблетках или капсулах для приема внутрь, так и в виде мазей или кремов, которые наносятся непосредственно на пораженные участки.
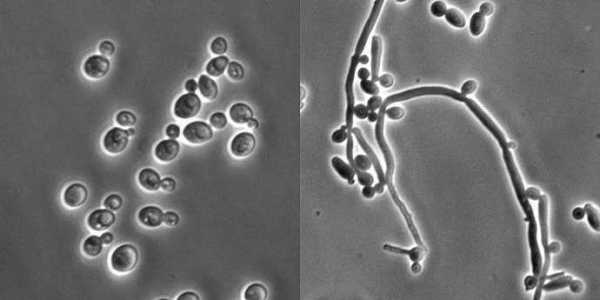
Курс лечения антигрибковыми лекарственными средствами обычно составляет 1-2 недели, но если симптомы заболевания не пропали по истечении этого срока, то назначается более сильнодействующий препарат до полного устранения признаков болезни.
Наиболее распространёнными препаратами являются Амфоглюкамин, Нистатин, Флуконазол, Миканазол, Леворин, Натамицин, Кетоканазол и др. Для лечения детей из этого списка обычно используют Леворин или Нистатин, так как они не оказывают негативного влияния на организм. Однако, если данные препараты не помогают, назначают более сильные, но в меньших дозах, чем взрослому человеку.
Лечение кандидозного стоматита должно сопровождаться систематическим очищением ротовой полости от продуктов жизнедеятельности вредоносных микроорганизмов. Для этого применяются различные растворы, которые обладают и обезболивающим эффектом. Взрослым для этих целей можно использовать:
- Содовый раствор (на стакан воды 1 ч.л. соды).
- Растворы на водной основе, в которые добавляются лекарственные средства (Нистатин, Хлоргексидин и др.).
- Готовые специализированные жидкие ополаскиватели. Наиболее распространенным является раствор «Асепта».
Для очищения детской ротовой полости применяют растворы воды с содой или анилиновыми красителями. Кроме того, можно просто протирать рот влажной салфеткой удаляя творожный налет.

Важным этапом лечения является отказ от пищи, которая может раздражать слизистые ткани (острое, соленное, кислое, жаренное и копченное). Стоит исключить из рациона сладости и мучные продукты, которые создают благоприятные условия для размножения грибка. Кроме того, вся пища должна употребляться в виде каш и пюре, чтобы исключить возможность повреждения тканей ротовой полости.
Так как грибковый стоматит начинает активно развиваться при ослаблении иммунитета, то одним из направлений лечения является усиление иммунной системы человека. Для этого применяются иммуностимулирующие препараты (Виферон, Циклоферон, Имудон и др.) и различные мультивитаминные комплексы.
Еще одним важным условием полного излечения от этой болезни является выявление и устранение факторов, приведших к ее развитию. Если этого не сделать, то проблема вернётся через небольшой промежуток времени и примет хроническую форму.
Профилактика кандидозного стоматита
Как и любое заболевание, кандидозный стоматит лучше не лечить, а предотвратить. Для этого необходимо соблюдать следующие рекомендации:
- Тщательно следить за гигиеной ротовой полости. Особенно важно это делать у детей, так как их иммунная система еще находится на стадии становления.
- Периодически поддерживать иммунитет при помощи комплексов витаминов.
- Вводить в рацион большое количество фруктов и овощей богатых витаминами A, B, C, D.
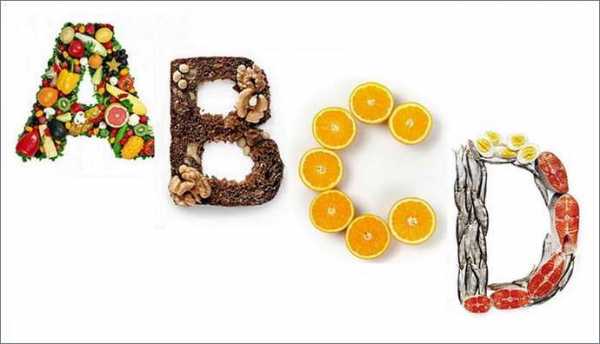
- Кормящим матерям следить за гигиеной груди.
- Тщательно мыть бутылочку и соску после каждого кормления ребенка.
- Не есть из общей посуды.
- Незамедлительно лечить любые заболевания полости рта.
Кандидозный стоматит – это серьезная болезнь полости рта, которая развивается при ослаблении иммунитета. Запущенные формы этого заболевания могут привести к патологическим изменениям сердца, мозга, почек и других органов. Поэтому стоит внимательно следить за состоянием ротовой полости и при любых симптомах болезни незамедлительно обратиться к врачу для получения квалифицированной медицинской помощи.
tvoidantist.ru
Кандидозный стоматит — первые признаки и лечение
В отличие от обычного стоматита, кандидозный провоцируют грибки рода Кандида. Наряду с рядом бактерий, этот микроорганизм в небольшом количестве присутствует в ротовой полости человека. Грибок начинает активно размножаться на фоне ослабленного иммунитета. Яркий признак данного процесса – белый налет на деснах, языке, слизистой оболочке щек. В связи с этим кандидоз ротовой полости еще называют молочницей. Заболевание характерно для маленьких детей, но может появляться и у взрослых. Вне зависимости от возраста лечение проводится при помощи противогрибковых препаратов.
Что такое кандидозный стоматит
Заболевание относится к группе грибковых инфекций. На слизистой рта появляются пятна, характерные для классического стоматита. Отличием же от него выступает белый творожистый налет на внутренней поверхности щек, языке, зубах. Так, кандидозный стоматит у взрослых и детей – это воспалительный процесс в ротовой полости, вызванный активным размножением грибков. Очаговые налеты при этом заболевании сливаются в бляшки, под которыми находятся эрозии. По МКБ-10 патология описана в разделе «Некоторые инфекционные и паразитарные болезни» и имеет код В37.0 – молочница полости рта.
Причины
Кандидоз ротовой полости провоцирует дрожжеподобный грибок Candida albicans. Его цвет белый, из-за чего вызываемую им болезнь и называют молочницей. Инфицирование ей происходит контактным путем или посредством самозаражения. Последнее означает, что указанный грибок – условно-патогенный, поскольку он является частью естественной микрофлоры слизистой. Стоматит этот возбудитель вызывает только при ослабленном иммунитете и действии ряда других провоцирующих факторов. К таким относятся:
- не до конца сформированная слизистая кишечного тракта и ротовой полости у новорожденных;
- дисбактериоз кишечника;
- чрезмерное применение лечебных полосканий, что вызывает сухость слизистой оболочки;
- недостаточная гигиена полости рта;
- вредные привычки, включая курение;
- постоянное воздействие на полость рта токсическими и химическими веществами, такими как бензол и пестициды;
- беременность;
- длительные стрессы;
- несбалансированное питание;
- несоблюдение правил гигиены при ношении зубных протезов;
- сахарный диабет;
- кариес, гингивит, зубной камень, пародонтит;
- длительный бесконтрольный прием оральных контрацептивов;
- ВИЧ и другие иммунодефицитные состояния.

Разновидности
Кандидозный, или грибковый стоматит – это типично «детская» болезнь, от которой чаще страдают маленькие и грудные дети. У взрослых оно может выступать как самостоятельной патологией, так и признаком других патологий внутренних органов или пониженной иммунной активности. В зависимости от степени распространения грибковый стоматит делится на следующие виды:
- Атрофический кандидоз рта. Начинается с глоссита – воспаления языка, при котором он становится будто «отполированным». Причина – патологическая атрофия его рецепторных сосочков (papillae linguales).
- Гранулематозный (гиперпластический) глоссит. При этой форме стоматита сосочки не атрофируются, а гипертрофируются, т. е. увеличиваются и воспаляются.
- Скротальный язык. На его поверхности появляются борозды и складки с налетом внутри.
- Хейлит. Это кандидозное поражение губ, которое проявляется в виде заед и трещин в уголках рта.
По характеру течения стоматит кандидозного типа разделяют на острый и хронический. Первые отличается ярко выраженными симптомами, второй – протекает волнообразно в виде чередования периодов обострения и ремиссии. В зависимости от клинико-морфологических признаков кандидозное поражение ротовой полости бывает:
- Псевдомембранозным. От него чаще страдают дети, поскольку заболевание развивается на фоне перенесенных инфекций и бронхитов.
- Эрозивным. Отличается возникновением на слизистой оболочке маленьких язвочек и эрозий.
- Гиперпластическим. Сопровождается сильной сухостью во рту, шероховатостью эпителия языка и внутренней стороны щек.
- Атрофическим. Зона поражения – язык, который покрывается плотной пленкой. Причиной выступает длительный прием кортикостероидов или сложных антибиотиков.
Симптомы кандидозного стоматита
В целом, молочница ротовой полости протекает по типу обычного стоматита, но проявляется в виде глоссита, хейлита, кандидозных заед. Симптоматика определяется распространенностью процесса, состоянием здоровья пациента и его возрастом. У маленьких детей стоматит кандидозного типа можно распознать по следующим признакам:
- постоянный плач во время приема пищи, поскольку это провоцирует у ребенка боль;
- отечность слизистой;
- проблемы с глотанием пищи;
- диспепсия, боль в животе;
- белые творожистые бляшки во рту, на языке;
- язвочки и эрозии, которые появляются после удаления налета;
- потеря аппетита, снижение веса;
- поражение кандидами сосков кормящей женщины.
Большинство этих признаков характерны и для взрослых. Отличительными симптомами кандидозного поражения полости рта в более старшем возрасте являются:
- сухость слизистой рта;
- боль при глотании пищи;
- кровотечение слизистой при удалении белого творожистого налета;
- покраснение полости рта;
- жжение во рту и гортани;
- металлический привкус во рту;
- потеря вкуса при приеме пищи.
Осложнения
Особенно сложно поддается лечению хроническая форма кандидозного поражения ротовой полости. В целом, такой стоматит не представляет особой опасности для людей, не имеющих серьезных заболеваний. У пациентов с ослабленным иммунитетом – ВИЧ-инфицированных, детей до 1 года и пожилых – патологический процесс может распространяться на верхние дыхательные пути, а затем и на пищевод, бронхи и легкие. Из-за присоединения бактериальной инфекции возможно развитие сепсиса – общего заражения крови – и даже летальный исход. Среди других осложнений грибкового стоматита выделяются:
- нарушения восприятия вкуса;
- гнойный стоматит;
- кандидоз желудка, кишечника;
- кандидозный эзофагит;
- снижение массы тела;
- расстройства дефекации, диспепсия;
- генерализованный кандидоз;
- ангина.
Диагностика
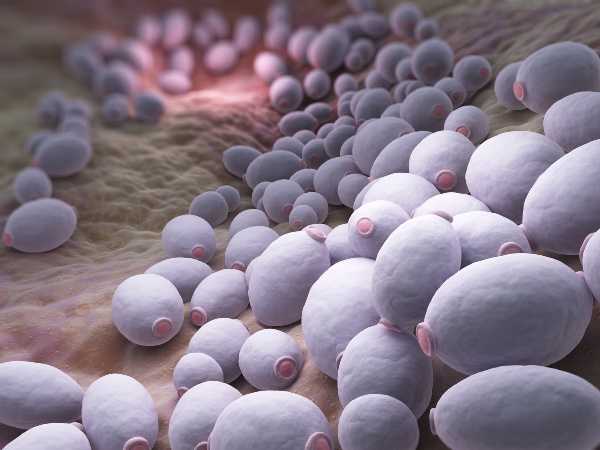
Процесс диагностики кандидозного стоматита не вызывает затруднений, поскольку его характерные симптомы визуально легко распознать. Врач изучает характеристики налета: пятно, бляшки, папулы, открытые эрозии. Кроме первичного осмотра, для подтверждения заболевания специалист назначает пациенту ряд процедур из списка:
- Микроскопическое исследование мазка из полости рта. Помогает обнаружить грибок под микроскопом. Дополнительно проводят исследование на чувствительность грибка к определенным препаратам.
- Общий анализ крови. Выявляет лейкоцитоз – повышение уровня лейкоцитов, то указывает на воспалительный процесс в организме.
- Серологическое исследование. Чаще назначается пациентам с отягощенным анамнезом (ВИЧ, туберкулез, СПИД). Анализ выявляет наличие антител к определенным заболеваниям.
Лечение грибкового стоматита
При появлении признаков грибкового стоматита у ребенка стоит обратиться к педиатру. Взрослым нужно пойти на прием к участковому врачу. Терапевт может направить на консультацию к узким специалистам, включая аллерголога, стоматолога, иммунолога. Лечение заболевания зависит от его разновидности и степени поражения грибком. Нельзя точно описать единую схему терапии, поскольку кандидозная инфекция имеет сложный и вариативный механизм развития. Общими являются только задачи, которые решаются по мере лечения:
- подавление активности грибка при помощи противогрибковых препаратов;
- укрепление иммунитета;
- обезболивание, снятие воспаления, устранение аллергии;
- терапия сопутствующих заболевания;
- нормализация микрофлоры полости рта.
Неотъемлемым условием лечения грибкового стоматита коррекция питания. Диету назначают как взрослым, так и детям. Она помогает укрепить иммунитет, что обеспечит организм силами для борьбы с грибком. Для достижения этой цели в меню необходимо включить:
- больше свежих овощей;
- кисломолочную продукцию:
- отварное мясо;
- бобовые;
- несвежий хлеб;
- крупы.
Полностью отказаться рекомендуется от сладостей и выпечки. Запрет накладывается на консервы, полуфабрикаты, горчицу, кетчуп, алкоголь. Употребляемая пища должна быть теплой, чтобы не раздражать слизистую оболочку рта. Из тех же соображений лучше питаться более жидкими блюдами, на время отказавшись от твердых продуктов. Кроме диеты, пациенту назначают препараты из следующих групп:
- Противогрибковые. Это часть этиотропной терапии, т. е. направленной на устранение источника заболевания – условно-патогенных грибков. Антимикотические препараты убивают их клетки и подавляют размножение. К таким относятся лекарства на основе клотримазола, миконазола, флуконазола, нистатина, натамицина. Они выпускаются в виде гелей, мазей, таблеток, растворов. Наружные формы используются для обработки слизистой рта. Таблетки принимают, если местное лечение не принесло результата.
- Антигистаминные. Кандидоз часто сопровождается аллергией, связанной с реакцией организма на ферменты, выделяемые грибком. Антигистаминные средства уменьшают отечность и покраснение слизистой. Среди таких препаратов хорошими отзывами пользуются Тавегил, Супрастин, Кларитин, Лоратадин.
- Антисептические. Представлены в форме растворов, которым проводят санацию слизистой ротовой полости. Это помогает смыть с нее кандидозный налет. С такой целью применяют растворы Йокс, Мирамистин, Ротокан.
- Обезболивающие. Помогают снять болевой синдром в ротовой полости, чтобы человек мог хотя бы принимать пищу. Справиться с болью помогают гель Камистад, таблетки Гексорал Табс и Анестезин, спрей Лидокаин Асепт.
- Противовоспалительные. Помогают бороться с ростом грибковых спор и позволят тканям начать процесс восстановления. Хороший эффект оказывают спрей Каметон, гель Холисал или Актовегин, таблетки Эвкалипт М.
- Ускоряющие заживление. Сильный дискомфорт при кандидозной инфекции рта доставляют язвы, которые образуются после снятия со слизистой творожистого налета. Препараты, способствующие ускорению заживления, назначаются после снятия воспаления и удаления его очагов. Так, стимулировать регенерацию могут паста Солкосерил, спрей Прополис, Каротолин.
У взрослых
Общая схема лечения назначается с учетом степени тяжести стоматита кандидозной формы. На начальной стадии справиться с болезнью можно и в домашних условиях. Основа терапии – специальные леденцы для рассасывания и ополаскиватели рта. Эффективными среди них являются следующие препарата:
- Ополаскиватели рта из линейки Listerine. Это средства для комплексного ухода за ротовой полостью. Они обладают антибактериальным и противовоспалительным действиями. Благодаря разрушению стенок бактерий, Listerine не дает микроорганизмам прикрепляться к слизистой. Для достижения эффекта рот нужно полоскать дважды в день, используя по 20 мл раствора. Курс длится до полного выздоровления.
- Элюдрил. Обладает противогрибковым эффектом и уничтожает грамположительные и грамотрицательные бактерии. Ежедневно нужно полоскать данным раствором рот 3 раза в день первую неделю, 2 раза – вторую. Для процедуры берут 10–20 мл Элюдрила и 100 мл воды.
- Итракон. Хоть и выпускается в форме таблеток, используется на ранней стадии грибковой инфекции. Суточная дозировка составляет 100 мг. Лечение продолжают на протяжении 15 дней. Более высокую эффективность Итракон показывает при одновременном использовании ополаскивателей для рта Listerine.
Если болезнь приняла среднюю или тяжелую форму, начинают использовать более сильные препараты. Такое лечение кандидозного стоматита у взрослых проводится преимущественно местными средствами, но иногда применяют и таблетки. Схема лечения может включать такие препараты:
- Дактарин-гель. Уничтожает патогенные бактерии и грибки, не давая им размножаться. Для достижения стойкого эффекта нужно принимать 4 раза в сутки по ¼ ложки геля. Спустя неделю дозировку уменьшают вдвое, лечение продолжают еще 14 дней.
- Низорал. Выпускается в форме таблеток. Основное их действие – фунгицидное, т. е. уничтожающее грибковые клетки. Ежедневная дозировка составляет 200 мг. Лечение нужно продолжать не менее 3 недель, а далее – в зависимости от клинической картины.
- Флюкостат. Для лечения легких форм назначается однократно, но при тяжелом течении его принимают 2–4 недели по 50–100 мг ежедневно. Препарат обладает выраженным противогрибковым действием. На фоне ВИЧ или СПИДа Флюкостат принимают по 150 мг каждый день на протяжении 2–3 месяцев.
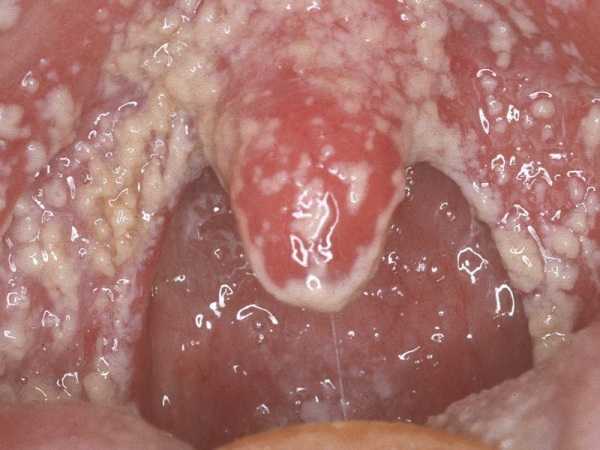
У детей
После каждого кормления ребенку нужно давать немного чистой кипяченой воды. После этого можно обрабатывать слизистую рта антисептиками:
- Содовым раствором. Готовится из 1 стакана теплой кипяченой воды и 1 ч. л. соды.
- Мазью Пимафуцин или Клотримазол, раствором Мирамистин, Орасепт или Ливанол.
- Крем-гелями Калгель, Камистад, Кандид. Они дополнительно обладают обезболивающим действием, что поможет вернуть ребенку нормальный аппетит.
Использовать в качестве антисептиков зеленку или перекись водорода не рекомендуется. Они могут только ухудшить состояние слизистой. Мед тоже попадает под запрет, поскольку сладкие продукты способствуют размножению грибка. Кроме мазей, гелей и растворов, допускается использовать антисептические спреи, например, Дактарин. Им орошают слизистую рта до 3 раз в сутки на протяжении 7–10 дней. Детям старше 3 лет можно давать таблетки для рассасывания Имудон или Фарингосепт. При лечении грибкового стоматита у детей также необходимо придерживаться следующих принципов:
- Тяжелые формы кандидоза требуют использования медикаментозных препаратов. Для детей разрешен Пимафуцин. Детям дают по 1 таблетке в день на протяжении недели.
- Если причиной кандидоза выступает длительный прием антибиотиков, то ребенку необходимо давать пробиотики, например, Бифиформ, Линекс или Биогайя.
- Важным условием лечения является обильное питье. Кроме чистой воды, полезно давать ребенку клюквенные и брусничные морсы, травяные чаи и апельсиновый сок.
- На время лечения питание должно включать мясные пюре, супы-пюре, омлеты, паштеты и творожки.
- Во время терапии и в течение месяца после ее окончания необходимо давать ребенку иммуноукрепляющие препараты, например, Имунорикс, Имупрет, Иммунал. Дозировка последнего составляет: 1 мл 3 раза в день – для детей 1–6 лет, 1,5 мл с той же частотой – в возрасте 6–12 лет.
Как лечить кандидозный стоматит народными средствами
Рецепты народной медицины более предпочтительные в лечении кандидоза, особенно у маленьких детей. В стоматологии для заживления ран и язвочек во рту успешно используют облепиховое и масло шиповника. Для аппликаций и смазывания очагов воспаления допускается применять настойку из побегов можжевельника. Полоскать ротовую полость можно клюквенным или морковным соком. Существуют и другие эффективные народные рецепты против орального кандидоза:
- Растолочь пару зубчиков чеснока, добавить 1 ст. л. простокваши. Промыть полученной смесью слизистую ротовой полости. Во время процедуры будет ощущаться сильное жжение, но оно со временем проходит. Судя по отзывам, симптомы кандидоза проходят уже после третьей процедуры, т. е. спустя сутки, но лучше продолжать лечение еще пару дней.
- Взять одну картофелину, очистить, промыть, натереть на терке. Взять ложку полученной кашицы, положить в рот и держать ее около 5 минут. Повторять подобные действия до 2–3 раз в сутки. Лечение проводить до полного исчезновения ранок во рту.
- На 200 мл воды взять 1 ч. л. цветков ромашки. Вскипятить, затем настаивать в течение 3 часов. Добавить 1 ч. л. раствора борной кислоты. Использовать отвар теплым для промывания ротовой полости до нескольких раз в день.
- Залить 300 мл воды 1 ст. л. травы синеголовника. Прокипятить в течение 3 минут, дать настояться хотя бы 2 часа. Полоскать полученным раствором рот каждые 2 часа.
Профилактика
Основным правилом профилактики кандидозного стоматита является соблюдение правил гигиены. Нужно мыть руки перед едой и после посещения улицы. В помещении необходимо регулярно проводить влажную уборку. Кормящим женщинам рекомендуется промывать соски перед каждым кормлением. К общим правилам профилактики относится следующее:
- сбалансированное питание;
- активный образ жизни;
- умеренное употребление сладостей;
- добавление в рацион кисломолочных продуктов, овощей, фруктов;
- своевременное лечение заболеваний ротовой полости;
- грамотное употребление антибиотиков;
- отказ от курения и алкоголя;
- прохождение 2 раза в год витаминотерапии;
- чистка зубов 2 раза в день.
Видео
vrachmedik.ru



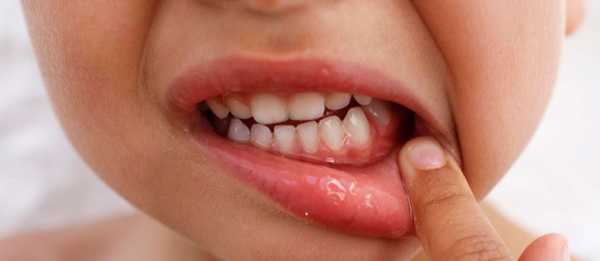
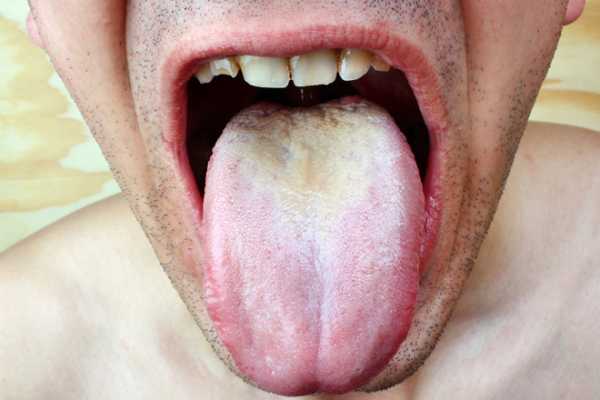

 нарушения гормонального фона
нарушения гормонального фона поликистоз яичников
поликистоз яичников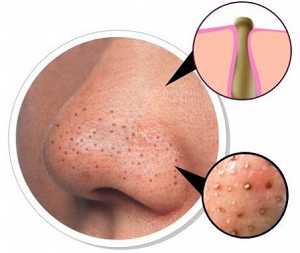 Угревая сыпь появляется на лице в виде комедонов — сгустка кожного сала и отмерших клеток в волосяном фолликуле.
Угревая сыпь появляется на лице в виде комедонов — сгустка кожного сала и отмерших клеток в волосяном фолликуле. Как лечить угревую сыпь на лице? Современная медицина предлагает немало средств от угревой сыпи на лице. В зависимости от стадии заболевания применяются всевозможные лекарства от угревой сыпи на лице — кремы, мази, таблетки, гели, лосьоны.
Как лечить угревую сыпь на лице? Современная медицина предлагает немало средств от угревой сыпи на лице. В зависимости от стадии заболевания применяются всевозможные лекарства от угревой сыпи на лице — кремы, мази, таблетки, гели, лосьоны. В первую очередь применяют препарат от угревой сыпи для лица — бензоил пероксид (OXY5, OXY10). Это антибактериальный препарат, но в отличие от антибиотиков, он напрямую воздействует на анаэробные бактерии, находящиеся в сально-волосяном фолликуле и уничтожает их. При этом не вызывает резистентности у бактерий и высоко эффективен для открытых и закрытых комедонов.
В первую очередь применяют препарат от угревой сыпи для лица — бензоил пероксид (OXY5, OXY10). Это антибактериальный препарат, но в отличие от антибиотиков, он напрямую воздействует на анаэробные бактерии, находящиеся в сально-волосяном фолликуле и уничтожает их. При этом не вызывает резистентности у бактерий и высоко эффективен для открытых и закрытых комедонов. Таблетки от угревой сыпи на лице назначаются когда появление угрей связано с внутренними заболеваниями, например, с нарушением работы желудочно-кишечного тракта. В таком случае врачи назначают Доксициклин, Изотретиноин или Акнекутан.
Таблетки от угревой сыпи на лице назначаются когда появление угрей связано с внутренними заболеваниями, например, с нарушением работы желудочно-кишечного тракта. В таком случае врачи назначают Доксициклин, Изотретиноин или Акнекутан. Как избавиться от угревой сыпи на лице и как вылечить угревую сыпь на лице? Для этого можно проводить процедуры чистки лица при угревой сыпи, мягкие, особые массажи лица, поверхностную криотерапию, пилинг лица при угревой сыпи. Если угри не воспалены, то возможно применение лазеротерапии.
Как избавиться от угревой сыпи на лице и как вылечить угревую сыпь на лице? Для этого можно проводить процедуры чистки лица при угревой сыпи, мягкие, особые массажи лица, поверхностную криотерапию, пилинг лица при угревой сыпи. Если угри не воспалены, то возможно применение лазеротерапии.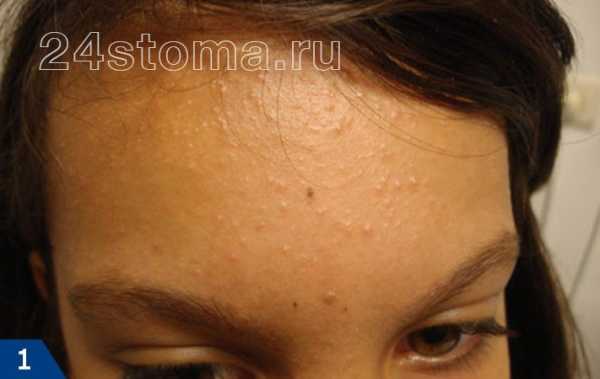
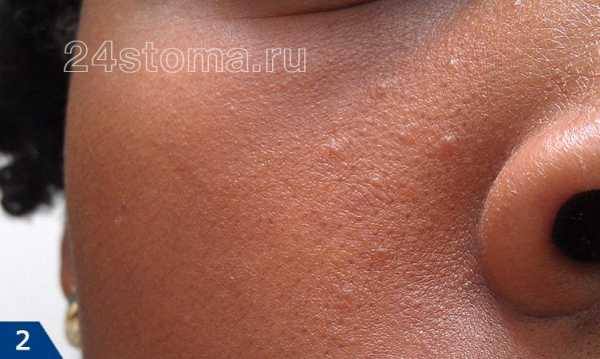
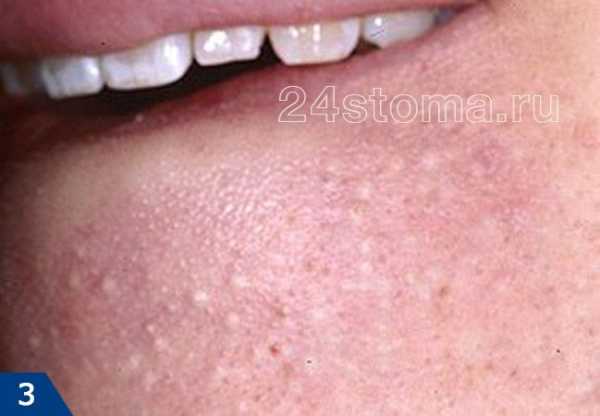
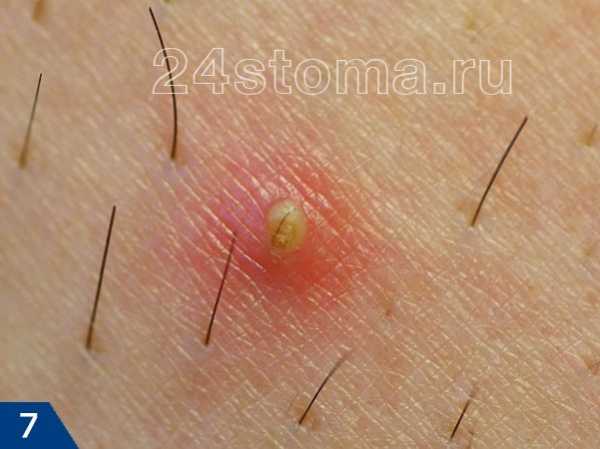 А прыщ – это уже нагноившийся под пробкой волосяной фолликул, вокруг которого развивается воспаление (рис.7).
А прыщ – это уже нагноившийся под пробкой волосяной фолликул, вокруг которого развивается воспаление (рис.7).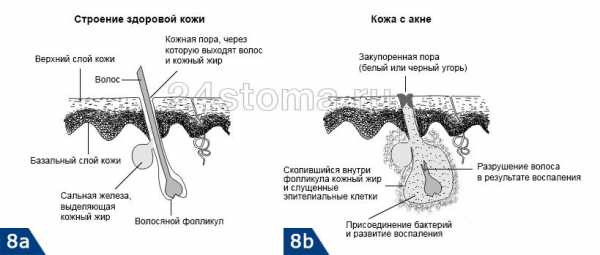
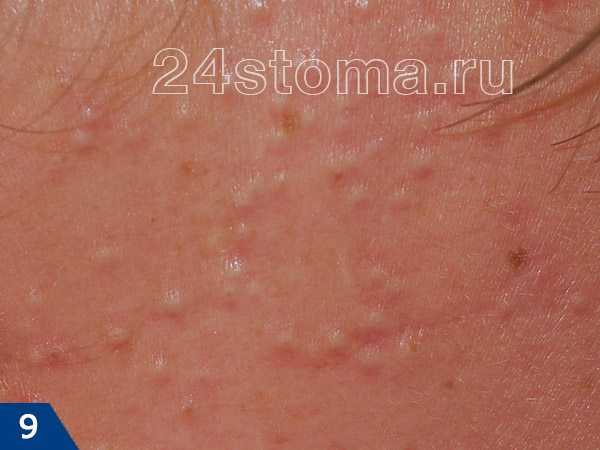
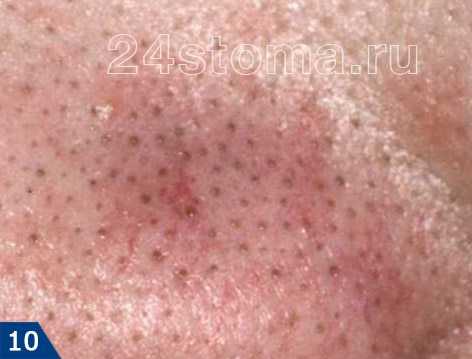
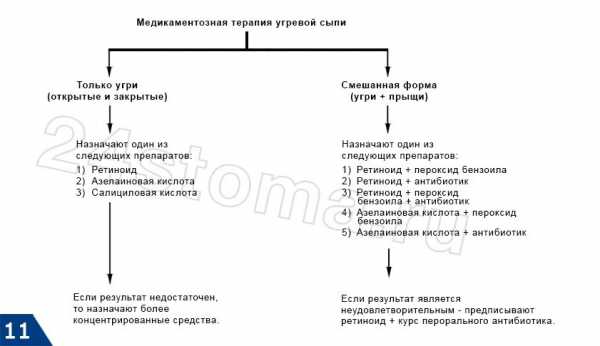
 Угревую сыпь на лице могут вызывать бактерии. Данная причина требует медикаментозного лечения
Угревую сыпь на лице могут вызывать бактерии. Данная причина требует медикаментозного лечения

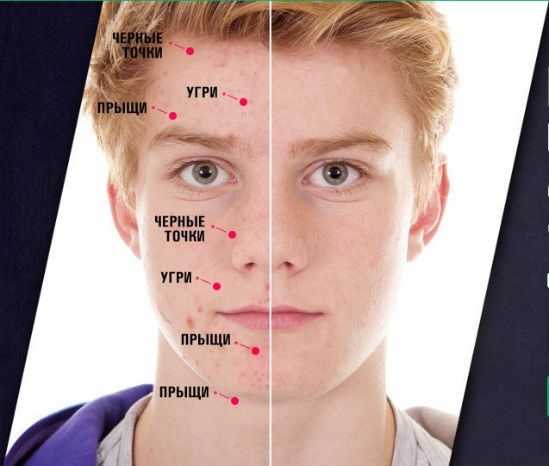
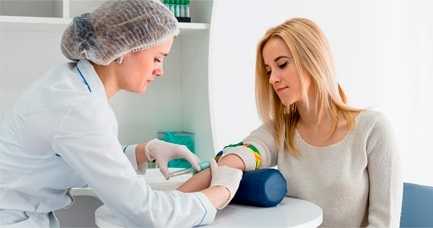


 Применение: точечно на повреждённые участки, в составе маски для лица, инъекции. Побочные эффекты: сухость кожи, чувствительность к солнечным лучам, конъюнктивит, головная боль.
Применение: точечно на повреждённые участки, в составе маски для лица, инъекции. Побочные эффекты: сухость кожи, чувствительность к солнечным лучам, конъюнктивит, головная боль.






 Акне – это заболевание волосяных фолликулов и сальных желез, которое может проявляться как на коже лица, так и на других участках кожи. При акне, на коже могут присутствовать 5 видов разных воспалительных элементов:
Акне – это заболевание волосяных фолликулов и сальных желез, которое может проявляться как на коже лица, так и на других участках кожи. При акне, на коже могут присутствовать 5 видов разных воспалительных элементов:
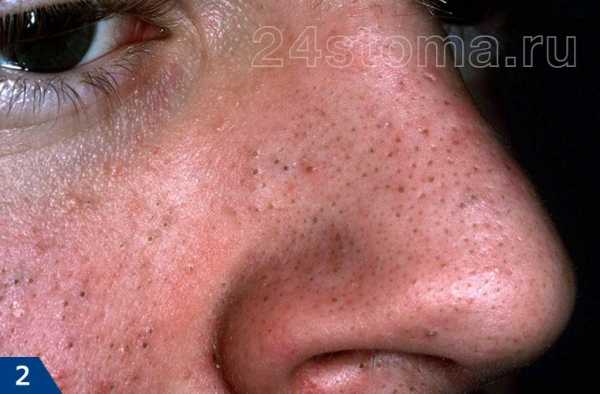
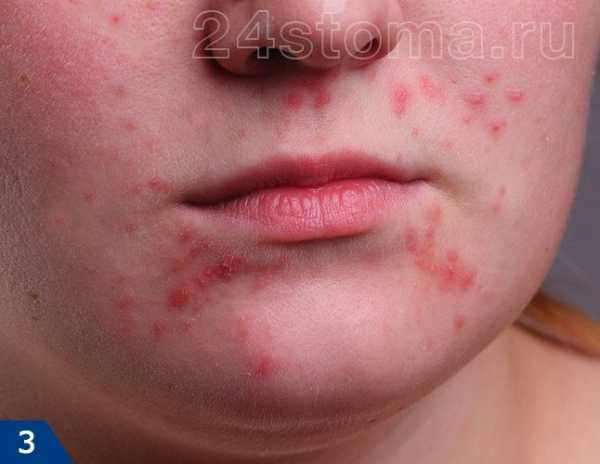
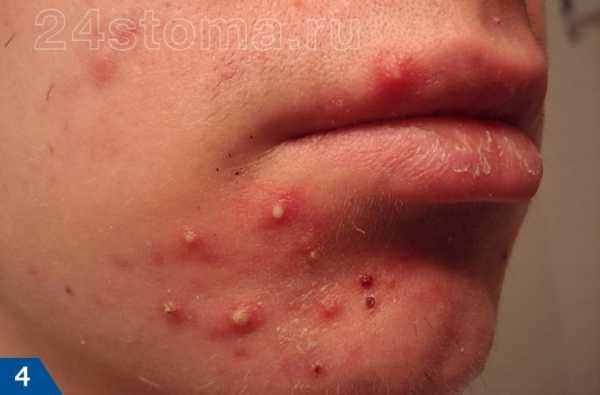
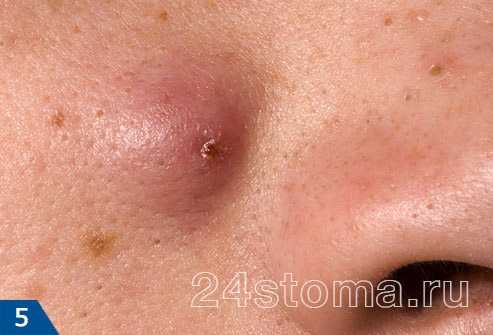
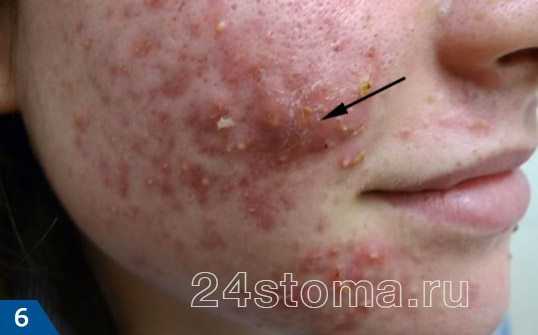
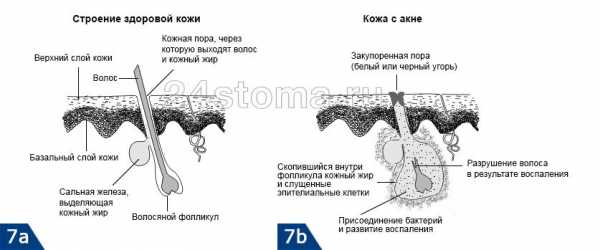
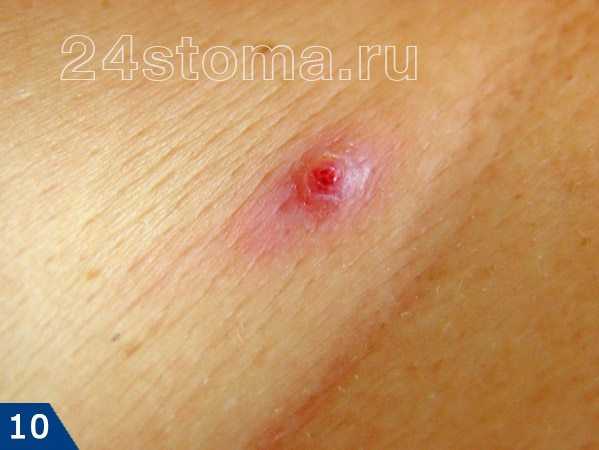
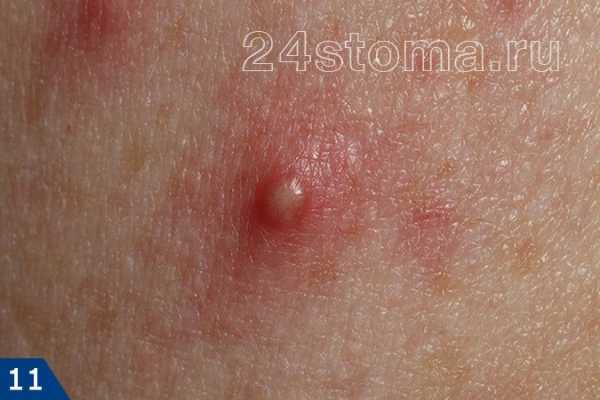
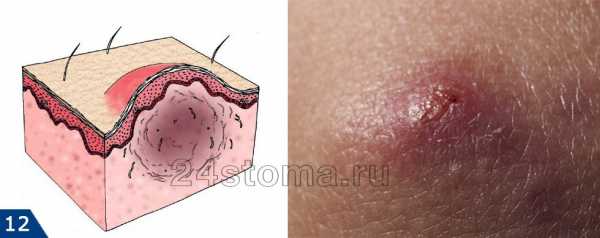
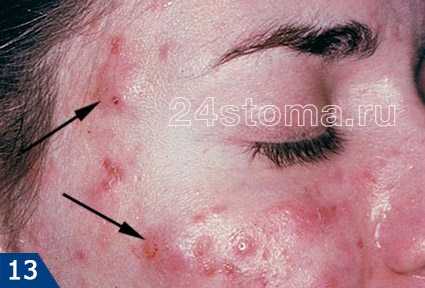
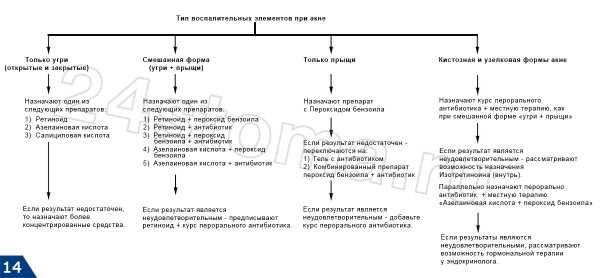
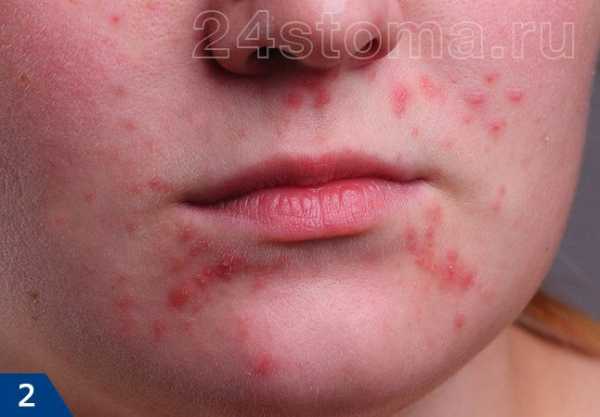
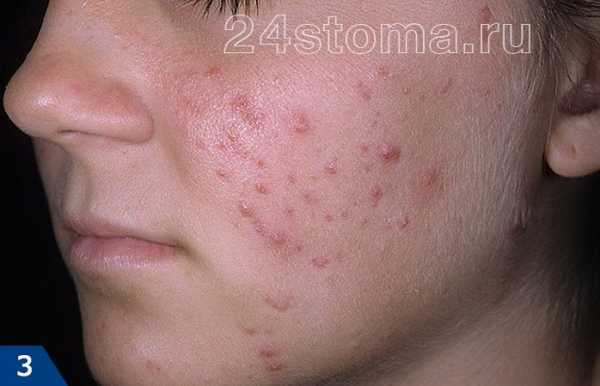
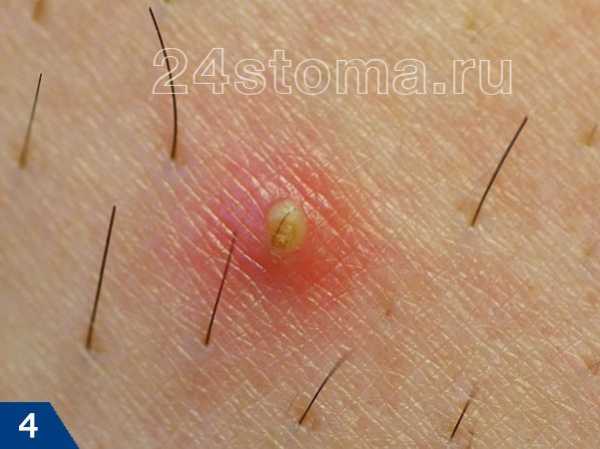
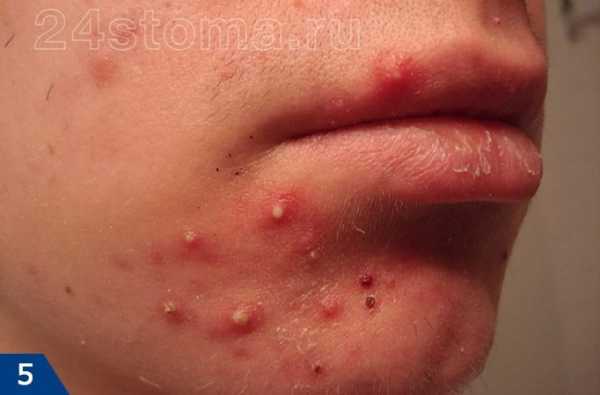
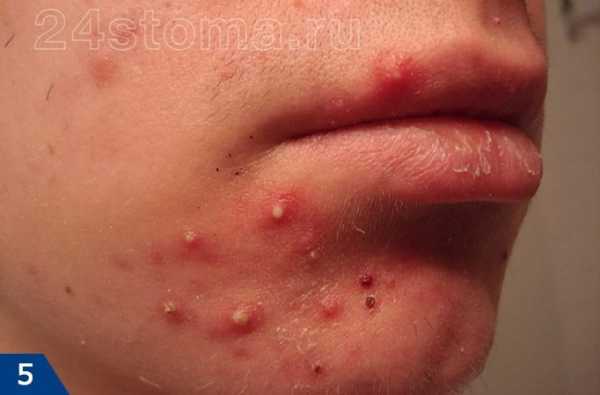
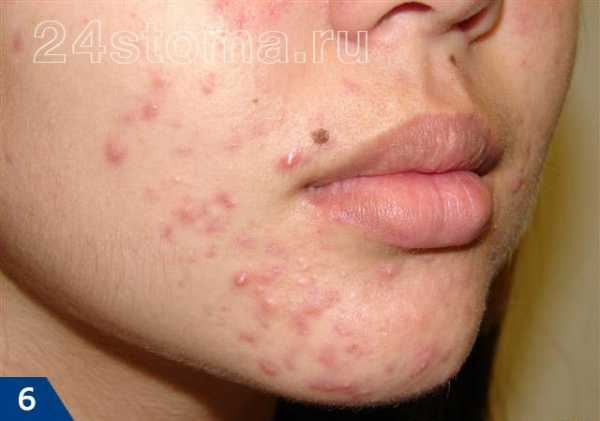
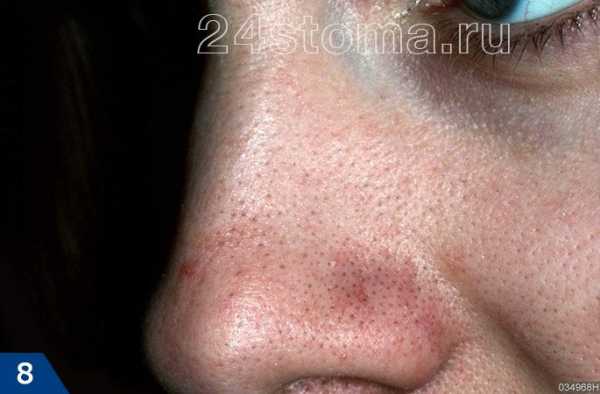
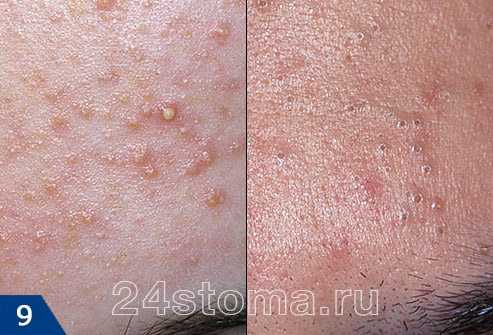



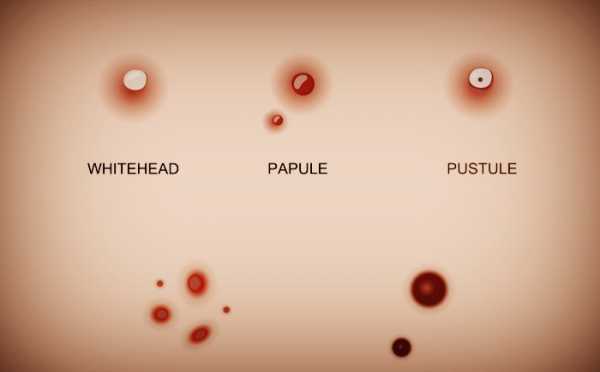
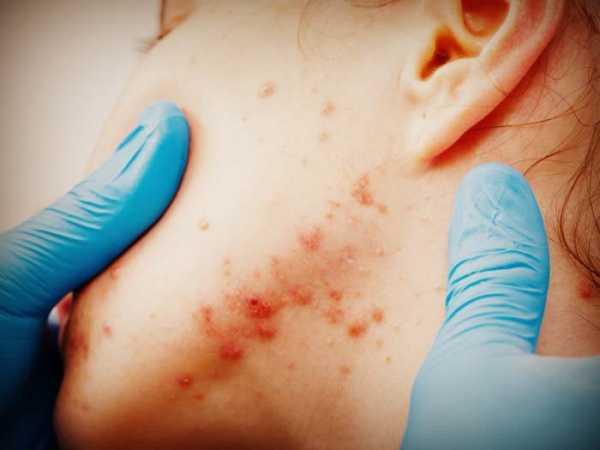
 Маски для лица из косметической грязи
Маски для лица из косметической грязи









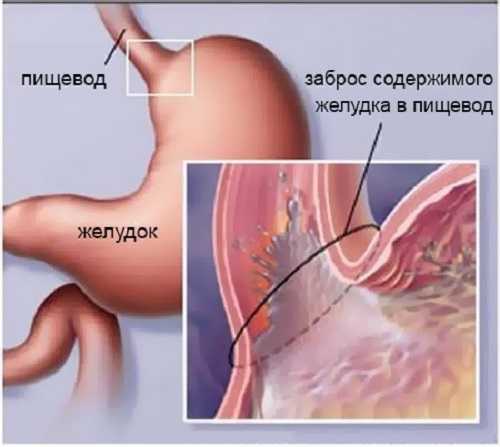

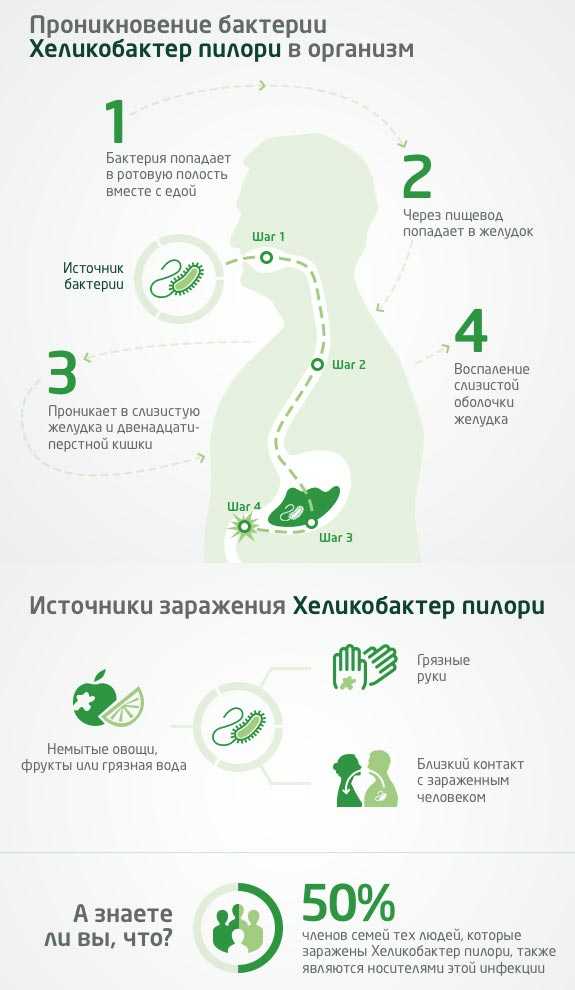








 Эффективность лечения напрямую зависит от правильной диагностики вида гайморита. Причины и виды заболевания могут быть настолько разные, что и способы лечения могут отличаться принципиально.
Эффективность лечения напрямую зависит от правильной диагностики вида гайморита. Причины и виды заболевания могут быть настолько разные, что и способы лечения могут отличаться принципиально.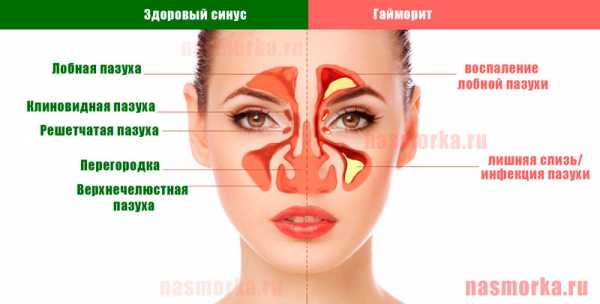




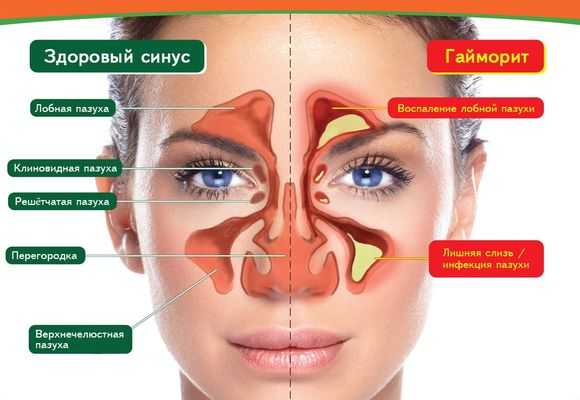




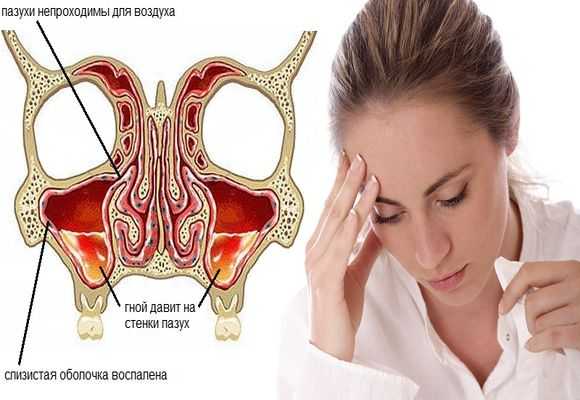




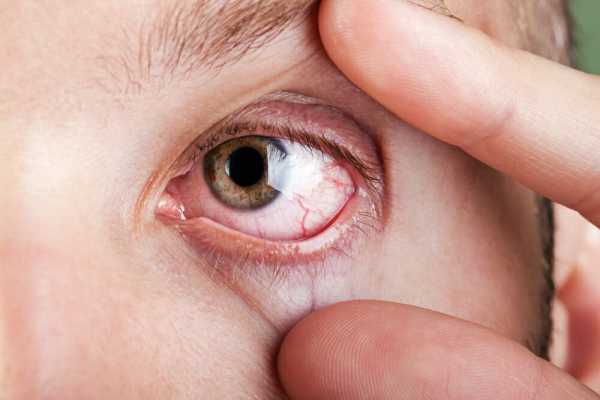


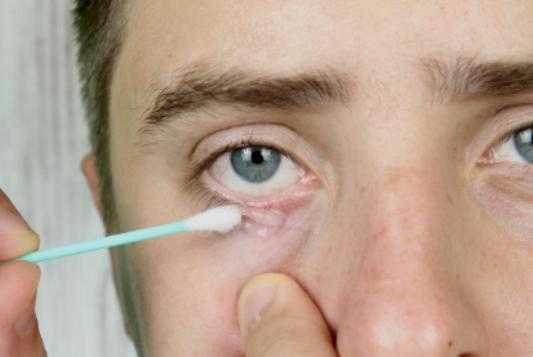



 Размер клеща демодекс всего 0,15–0,48 мм
Размер клеща демодекс всего 0,15–0,48 мм Иногда назначают настойку календулы для смазывания век
Иногда назначают настойку календулы для смазывания век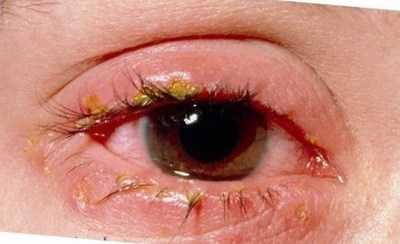 При демодекозе век их можно смазывать маслом чайного дерева
При демодекозе век их можно смазывать маслом чайного дерева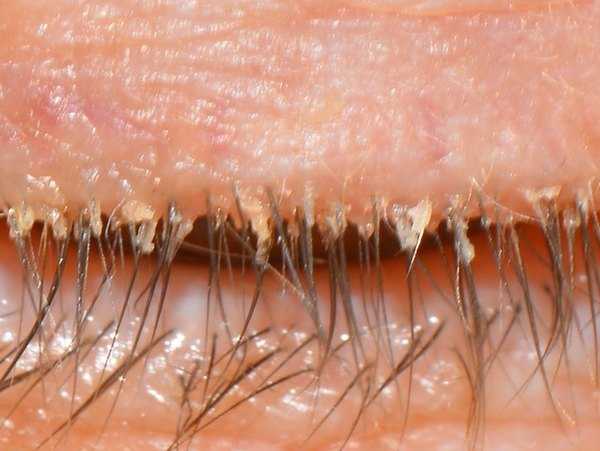 Если на глазу часто возникает ячмень, возможно имеется демодекоз век
Если на глазу часто возникает ячмень, возможно имеется демодекоз век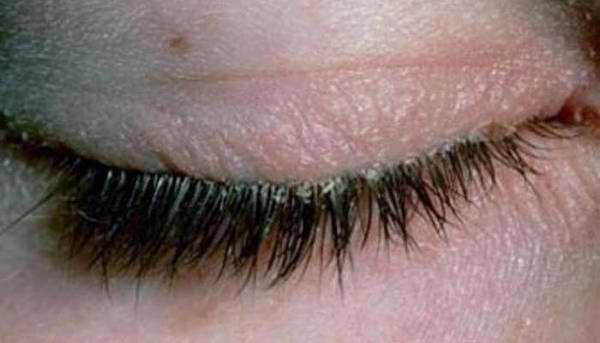
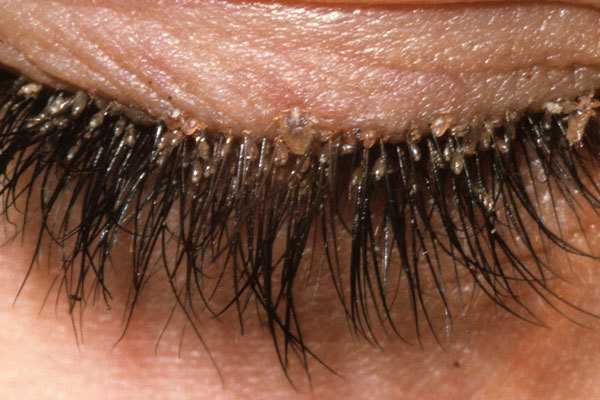 Использование косметики низкого качества может спровоцировать воспаление века.
Использование косметики низкого качества может спровоцировать воспаление века.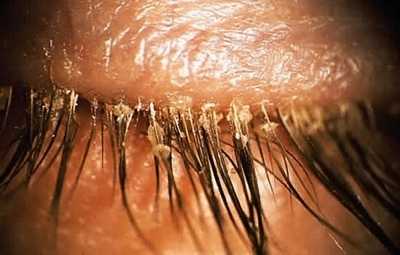 Крепкую заварку можно использовать для промывания глаз.
Крепкую заварку можно использовать для промывания глаз.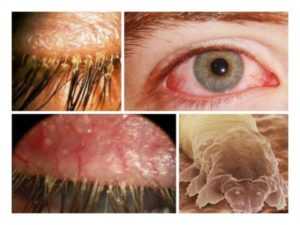 Демодекоз – дерматологическое поражение кожи век клещом Demodex.
Демодекоз – дерматологическое поражение кожи век клещом Demodex.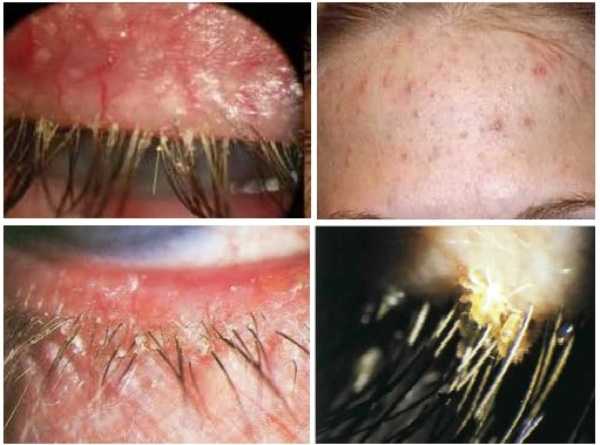
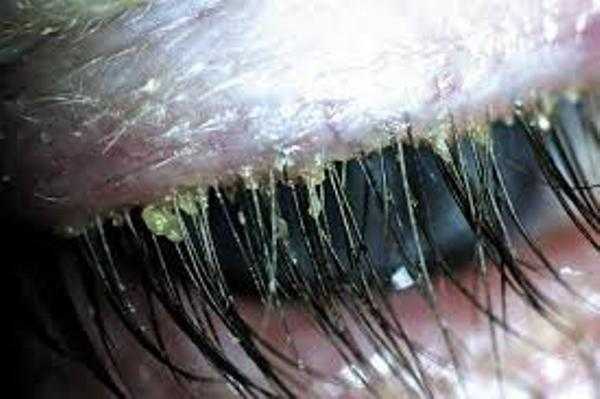
 Мазь наносится на веки 1-2 раза в день до трех месяцев (длительность курса лечения устанавливается лечащим врачом индивидуально).
Мазь наносится на веки 1-2 раза в день до трех месяцев (длительность курса лечения устанавливается лечащим врачом индивидуально). Лучше добавлять по вкусу немного сахара или меда.
Лучше добавлять по вкусу немного сахара или меда.



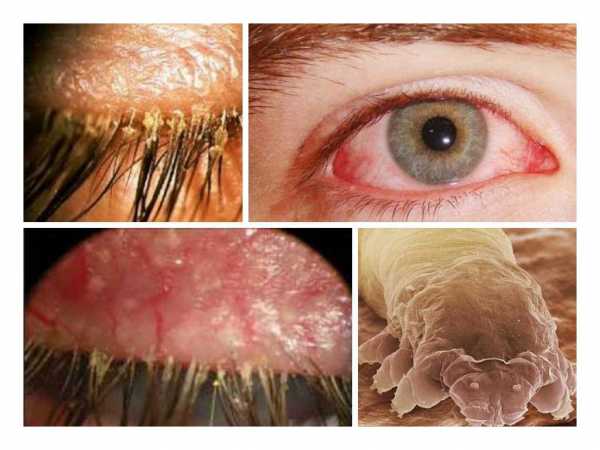


 Алоэ вера содержит вещества, обладающие антибактерицидными и противовоспалительными свойствами. Кроме того, растение содержит большое количество витамина E, который полезен против ожогов и воспалений кожи. Чтобы успокоить зуд лучше использовать свежее растение. Если алоэ вера растет дома, следует отрезать его листик и выдавить сок на чешущуюся область. Можно купить гель алоэ вера в любой аптеке. Если кожа красного цвета и сильно воспалена, либо на ней имеется открытая рана, не рекомендуется применять гель этого растения.
Алоэ вера содержит вещества, обладающие антибактерицидными и противовоспалительными свойствами. Кроме того, растение содержит большое количество витамина E, который полезен против ожогов и воспалений кожи. Чтобы успокоить зуд лучше использовать свежее растение. Если алоэ вера растет дома, следует отрезать его листик и выдавить сок на чешущуюся область. Можно купить гель алоэ вера в любой аптеке. Если кожа красного цвета и сильно воспалена, либо на ней имеется открытая рана, не рекомендуется применять гель этого растения. Рекомендуется носить свободную одежду из натуральных волокон. Хлопок не только является гипоаллергенным, но и позволяет коже дышать, что способствует эффективному испарению пота с ее поверхности. Кроме того, хлопок очень легко стирается, сушится и хранится в сравнении с другими типами тканей. Другими тканями, сделанными из природных волокон, которые не раздражают кожу, являются льняная и шелковая. Следует соблюдать осторожность с кожаной одеждой, поскольку она является достаточно грубой.
Рекомендуется носить свободную одежду из натуральных волокон. Хлопок не только является гипоаллергенным, но и позволяет коже дышать, что способствует эффективному испарению пота с ее поверхности. Кроме того, хлопок очень легко стирается, сушится и хранится в сравнении с другими типами тканей. Другими тканями, сделанными из природных волокон, которые не раздражают кожу, являются льняная и шелковая. Следует соблюдать осторожность с кожаной одеждой, поскольку она является достаточно грубой. Сухость кожи — одна из причин появления зуда
Сухость кожи — одна из причин появления зуда Зуд с покраснением кожи может свидетельствовать о дерматите
Зуд с покраснением кожи может свидетельствовать о дерматите Зуд на голове может быть причиной себореи
Зуд на голове может быть причиной себореи Зуд кожи тела является причиной чесотки, лечение которой должно назначаться после диагностики, исходя из сопутствующих симптомов. Одним из таких проявлений выступает специфическая сыпь. Она отличается чесоточными ходами, которые имеют вид маленьких полосок, длинной до 15 мм с небольшим пузырьком в конце.
Зуд кожи тела является причиной чесотки, лечение которой должно назначаться после диагностики, исходя из сопутствующих симптомов. Одним из таких проявлений выступает специфическая сыпь. Она отличается чесоточными ходами, которые имеют вид маленьких полосок, длинной до 15 мм с небольшим пузырьком в конце. Осень и весна — сезоны обострения зуда у больных ВСД
Осень и весна — сезоны обострения зуда у больных ВСД Стресс может быть причиной зуда
Стресс может быть причиной зуда Прием медикаментов — одна из причин зуда
Прием медикаментов — одна из причин зуда Кокосовое масло поможет снять воспаление и зуд кожи головы
Кокосовое масло поможет снять воспаление и зуд кожи головы Вазелин эффективен при экземах
Вазелин эффективен при экземах





 Липидовосстанавливающий очищающий крем-гель для лица и тела младенцев, детей и взрослых Lipikar Syndet AP+, La Roche-Posay содержит масло ши, витамин В3, а также пробиотик для восстановления кожи.
Липидовосстанавливающий очищающий крем-гель для лица и тела младенцев, детей и взрослых Lipikar Syndet AP+, La Roche-Posay содержит масло ши, витамин В3, а также пробиотик для восстановления кожи. 




















 Почему чешется. Причины
Почему чешется. Причины Иногда фактором того, почему тело чешется без видимых причин, становится скопление продуктов обменных процессов. Такой зуд довольно быстро проходит
Иногда фактором того, почему тело чешется без видимых причин, становится скопление продуктов обменных процессов. Такой зуд довольно быстро проходит


























 Правильный водяной баланс — залог здоровой кожи
Правильный водяной баланс — залог здоровой кожи Отличное средство от сухости кожи — ванна с добавлением семени льна, ромашки и мёда
Отличное средство от сухости кожи — ванна с добавлением семени льна, ромашки и мёда
 Пилинг лица в домашних условиях: до и после
Пилинг лица в домашних условиях: до и после Хорошую маску для лица можно с легкостью сделать в домашних условиях
Хорошую маску для лица можно с легкостью сделать в домашних условиях При сухости кожи всего тела необходимо увлажнять воздух в квартире
При сухости кожи всего тела необходимо увлажнять воздух в квартире Мезотерапия кожи лица для её восстановления и омоложения
Мезотерапия кожи лица для её восстановления и омоложения
 Проявление сухости эпидермиса: покраснение, шелушение
Проявление сухости эпидермиса: покраснение, шелушение Микротрещины, отслаивание эпителия, эффект «стянутости» — явные признаки сухости эпидермиса
Микротрещины, отслаивание эпителия, эффект «стянутости» — явные признаки сухости эпидермиса Сухость эпителия может провоцировать неправильное питание, проблемы с пищеварением
Сухость эпителия может провоцировать неправильное питание, проблемы с пищеварением Избыточное потребление кофе может спровоцировать сухость кожных покровов
Избыточное потребление кофе может спровоцировать сухость кожных покровов

 Косметологи рекомендуют исключить контакт кожи с химическими веществами
Косметологи рекомендуют исключить контакт кожи с химическими веществами Маски в борьбе с сухой кожей лица
Маски в борьбе с сухой кожей лица Здоровая пища нормализует состояние эпидермиса, устраняет дефицит микроэлементов и витаминов
Здоровая пища нормализует состояние эпидермиса, устраняет дефицит микроэлементов и витаминов Композиция меда и творога повышает эластичность кожи, устраняет сухость
Композиция меда и творога повышает эластичность кожи, устраняет сухость

 Правильный ежедневный уход за кожным покровом — залог успеха в борьбе с сухостью эпидермис
Правильный ежедневный уход за кожным покровом — залог успеха в борьбе с сухостью эпидермис
 Сухость эпидермиса может спровоцировать дефицит влаги в эпидермисе
Сухость эпидермиса может спровоцировать дефицит влаги в эпидермисе выработке жиров. Под влиянием внешних раздражителей, сопутствующих факторов формируются новые очаги воспалений. По глубине поражения они могут затрагивать даже кровеносные сосуды.
выработке жиров. Под влиянием внешних раздражителей, сопутствующих факторов формируются новые очаги воспалений. По глубине поражения они могут затрагивать даже кровеносные сосуды.







 Сухая кожа лица и тела далеко не всегда связана с недостатком жидкости. Причины могут быть более сложными
Сухая кожа лица и тела далеко не всегда связана с недостатком жидкости. Причины могут быть более сложными Увлечение солярием — одна из частых причин сухости кожи тела
Увлечение солярием — одна из частых причин сухости кожи тела Злоупотребление фаст-фудом в ущерб здоровой пище может нарушить водный баланс
Злоупотребление фаст-фудом в ущерб здоровой пище может нарушить водный баланс Кофе и газированную воду лучше заменить витаминным чаем (холодным или горячим)
Кофе и газированную воду лучше заменить витаминным чаем (холодным или горячим) Употребление в пищу цитрусов, злаков, кисломолочных продуктов и орехов — верный путь к восстановлению водного баланса
Употребление в пищу цитрусов, злаков, кисломолочных продуктов и орехов — верный путь к восстановлению водного баланса Гипотериоз — причина сухости и шелушения кожи локтей
Гипотериоз — причина сухости и шелушения кожи локтей Очень сухая кожа всего тела может объясняться вполне банальной причиной: частым купанием в бассейне с хлорированной водой
Очень сухая кожа всего тела может объясняться вполне банальной причиной: частым купанием в бассейне с хлорированной водой Если кожа становится излишне сухой, то следует более тщательно подходить к выбору средств личной гигиены, отдавая предпочтение препаратам с нейтральным уровнем pH
Если кожа становится излишне сухой, то следует более тщательно подходить к выбору средств личной гигиены, отдавая предпочтение препаратам с нейтральным уровнем pH
 На первый взгляд проблема сухости кожных покровов может показаться надуманной. Многие люди не считают шелушение и зуд серьёзной проблемой.
На первый взгляд проблема сухости кожных покровов может показаться надуманной. Многие люди не считают шелушение и зуд серьёзной проблемой. Применяйте косметические средства известных компаний. Дешёвая продукция часто содержит агрессивные компоненты, ухудшающие состояние кожных покровов.
Применяйте косметические средства известных компаний. Дешёвая продукция часто содержит агрессивные компоненты, ухудшающие состояние кожных покровов. Основное правило – проводите процедуры регулярно. Лень – плохой помощник в борьбе с повышенной сухостью кожных покровов.
Основное правило – проводите процедуры регулярно. Лень – плохой помощник в борьбе с повышенной сухостью кожных покровов.
 Медикаментозное лечение состоит из противогрибковых мазей для обработки слизистая оболочка рта, противовоспалительных препаратов, по необходимости альгетиков.
Медикаментозное лечение состоит из противогрибковых мазей для обработки слизистая оболочка рта, противовоспалительных препаратов, по необходимости альгетиков.
 Это становится причиной активного размножения Candida.
Это становится причиной активного размножения Candida. Если пациент не снимает конструкцию на ночь, это также повышает вероятность развития болезни. Слизистая оболочка долгое время остается без доступа кислорода, не омывается слюной — эти условия подходят для развития грибов и анаэробных микроорганизмов. Протез может травмировать слизистые, если не подходит по размеру. Микротравмы ослабляют местные защиты и способствуют началу развития грибковой инфекции. Травмы также могут быть связаны с острыми сколами зубов и пломб, химическими и термическими ожогами.
Если пациент не снимает конструкцию на ночь, это также повышает вероятность развития болезни. Слизистая оболочка долгое время остается без доступа кислорода, не омывается слюной — эти условия подходят для развития грибов и анаэробных микроорганизмов. Протез может травмировать слизистые, если не подходит по размеру. Микротравмы ослабляют местные защиты и способствуют началу развития грибковой инфекции. Травмы также могут быть связаны с острыми сколами зубов и пломб, химическими и термическими ожогами. Однако и дети старшего возраста могут страдать недугом, что связано с ослаблением иммунных сил.
Однако и дети старшего возраста могут страдать недугом, что связано с ослаблением иммунных сил. При тяжелом течении появляются крупные бляшки в большом количестве. Они могут сливаться, образуя крупные площади поражения. Иногда симптомы охватывают всю слизистую оболочку. При утолщении бляшек их удаление становится проблематичным. Тяжелое течение больше характерно для грудных детей, а также у взрослых пациентов после антибактериальной терапии, кортикостероидов, иммунодепрессантов.
При тяжелом течении появляются крупные бляшки в большом количестве. Они могут сливаться, образуя крупные площади поражения. Иногда симптомы охватывают всю слизистую оболочку. При утолщении бляшек их удаление становится проблематичным. Тяжелое течение больше характерно для грудных детей, а также у взрослых пациентов после антибактериальной терапии, кортикостероидов, иммунодепрессантов. Молочница ротовой полости может распространяться на слизистые щек, уголки рта и губы, спинку языка, мягкое небо. Одним из симптомов является появление белых бляшек, склонных к слиянию друг с другом. По мере развития болезни их поверхность становится шероховатой, грубой. Со временем элементы могут желтеть. Образования сливаются со слизистыми и удалить их невозможно.
Молочница ротовой полости может распространяться на слизистые щек, уголки рта и губы, спинку языка, мягкое небо. Одним из симптомов является появление белых бляшек, склонных к слиянию друг с другом. По мере развития болезни их поверхность становится шероховатой, грубой. Со временем элементы могут желтеть. Образования сливаются со слизистыми и удалить их невозможно. Исследования позволяют не только точно определить возбудитель и вид гриба Candida, но и узнать чувствительность грибов к основным противогрибковым лекарствам. По результатам анализов врач определит грибок в полости рта и назначит медикаментозное лечение.
Исследования позволяют не только точно определить возбудитель и вид гриба Candida, но и узнать чувствительность грибов к основным противогрибковым лекарствам. По результатам анализов врач определит грибок в полости рта и назначит медикаментозное лечение. Врач может назначит препараты на основе нистатина, производных имидазола и др.
Врач может назначит препараты на основе нистатина, производных имидазола и др. Это хронические очаги воспаления, поэтому одновременная санация сократит время лечения. Также следует удалить зубной камень и налет. Особенно это касается случаев кандидозного стоматита, связанных с травмированием десен острыми краями твердых зубных отложений.
Это хронические очаги воспаления, поэтому одновременная санация сократит время лечения. Также следует удалить зубной камень и налет. Особенно это касается случаев кандидозного стоматита, связанных с травмированием десен острыми краями твердых зубных отложений.
 Они способствуют улучшению защитных сил слизистой оболочки полости рта и могут быть частью комплексной профилактики развития воспалений. Выбор зубной пасты нужно согласовать с врачом, он порекомендует оптимальное средство, а также расскажет о том, какая щетка подойдет.
Они способствуют улучшению защитных сил слизистой оболочки полости рта и могут быть частью комплексной профилактики развития воспалений. Выбор зубной пасты нужно согласовать с врачом, он порекомендует оптимальное средство, а также расскажет о том, какая щетка подойдет.


 Заболевание может проявиться в любом возрасте, но чаще всего в раннем детстве (20% детей до года) или у пожилых людей (10% после 60 лет). При отсутствии лечения кандидозного стоматита грибковая инфекция может распространиться на поверхность горла и пищевода.
Заболевание может проявиться в любом возрасте, но чаще всего в раннем детстве (20% детей до года) или у пожилых людей (10% после 60 лет). При отсутствии лечения кандидозного стоматита грибковая инфекция может распространиться на поверхность горла и пищевода. Но потом проявляются белесоватые мелкие крупинки (напоминающие зерна манной крупы), которые после увеличения в размерах приобретают форму пленки или творожистого остатка. В отсутствие лечения кандидозного стоматита он может прогрессировать, налет покрывает всю поверхность полости рта, поражаются и внутенние слои слизистой (острая молочница во рту), а при определенных предрасполагающих факторах возможно появление хронического кандидозного стоматита.
Но потом проявляются белесоватые мелкие крупинки (напоминающие зерна манной крупы), которые после увеличения в размерах приобретают форму пленки или творожистого остатка. В отсутствие лечения кандидозного стоматита он может прогрессировать, налет покрывает всю поверхность полости рта, поражаются и внутенние слои слизистой (острая молочница во рту), а при определенных предрасполагающих факторах возможно появление хронического кандидозного стоматита. Их размножение контролируется многими факторами: химическим балансом во рту, локальным и общим иммунитетом, конкурирующей бактериальной микрофлорой. При подавлении этих факторов равновесие нарушается и грибок начинается интенсивно размножаться. Собственно кандидозный стоматит вызывает не сам грибок, а выделяемые им ферменты, разрушающие компоненты и структуру эпителия слизистой оболочки.
Их размножение контролируется многими факторами: химическим балансом во рту, локальным и общим иммунитетом, конкурирующей бактериальной микрофлорой. При подавлении этих факторов равновесие нарушается и грибок начинается интенсивно размножаться. Собственно кандидозный стоматит вызывает не сам грибок, а выделяемые им ферменты, разрушающие компоненты и структуру эпителия слизистой оболочки. Существует много факторов, предрасполагающих к этому заболеванию, и формирующих группы риска для кандидозного стоматита у взрослых и детей.
Существует много факторов, предрасполагающих к этому заболеванию, и формирующих группы риска для кандидозного стоматита у взрослых и детей. Другой частый случай – съемные зубные протезы, которые при недостаточной гигиене способствуют размножению грибковой микрофлоры или травмируют слизистую. К локальным факторам можно отнести и аллергические реакции на стоматологические материалы, когда аллергический стоматит инициирует появление грибкового стоматита.
Другой частый случай – съемные зубные протезы, которые при недостаточной гигиене способствуют размножению грибковой микрофлоры или травмируют слизистую. К локальным факторам можно отнести и аллергические реакции на стоматологические материалы, когда аллергический стоматит инициирует появление грибкового стоматита.
 При малейшем подозрении на острый кандидозный стоматит, особенно у маленького ребенка, следует немедленно обратиться к врачу-стоматологу. Самолечение может только ухудшить ситуацию, привести к быстрому распространению грибковой микрофлоры и необходимости использования специальных методов лечения.
При малейшем подозрении на острый кандидозный стоматит, особенно у маленького ребенка, следует немедленно обратиться к врачу-стоматологу. Самолечение может только ухудшить ситуацию, привести к быстрому распространению грибковой микрофлоры и необходимости использования специальных методов лечения. Первичное заражение проходит, как правило, в острой форме. Рецидивирующий стоматит менее выражен, но не менее неприятен. Этому виду заболевания редко подвержены «груднички», поскольку получают антитела к распространённому штамму вируса с молоком матери. Характеризуется наличием в ротовой полости язв одинакового размера и формы, которые появляются волнообразно, повышением температуры ещё до проявления первых видимых признаков, наличием отталкивающего запаха, припуханием дёсен.
Первичное заражение проходит, как правило, в острой форме. Рецидивирующий стоматит менее выражен, но не менее неприятен. Этому виду заболевания редко подвержены «груднички», поскольку получают антитела к распространённому штамму вируса с молоком матери. Характеризуется наличием в ротовой полости язв одинакового размера и формы, которые появляются волнообразно, повышением температуры ещё до проявления первых видимых признаков, наличием отталкивающего запаха, припуханием дёсен.

 Ротовая полость поражается микотическим процессом достаточно часто, особенно у детей и взрослых с ослабленной иммунной системой. Кандидоз слизистых может присоединяться как вторичная инфекция в случаях тяжелых соматических заболеваний. Условно-патогенная флора, к которой относятся грибы рода кандида, может сопутствовать таким болезням, как язвы туберкулезной или сифилитической природы, ВИЧ-инфекция, лейкоплакия (предрак) и раковым язвам. Поэтому пациентам с признаками кандидоза следует во всех случаях обращаться к врачу.
Ротовая полость поражается микотическим процессом достаточно часто, особенно у детей и взрослых с ослабленной иммунной системой. Кандидоз слизистых может присоединяться как вторичная инфекция в случаях тяжелых соматических заболеваний. Условно-патогенная флора, к которой относятся грибы рода кандида, может сопутствовать таким болезням, как язвы туберкулезной или сифилитической природы, ВИЧ-инфекция, лейкоплакия (предрак) и раковым язвам. Поэтому пациентам с признаками кандидоза следует во всех случаях обращаться к врачу. Взрослые страдают от грибковых поражений чаще всего при снижении иммунитета, кандидоз является своеобразным индикатором снижения здоровья человека. К наиболее известным состояниям, приводящим к иммунодефициту, относится ВИЧ-инфекция. В этой ситуации кандидозом поражаются даже глубокие ткани – глотка, пищевод, другие внутренние органы. Истощение организма и снижение иммунной защиты может наблюдаться при анемиях различного генеза, сахарном диабете, хронических болезнях лор-органов, аллергических заболеваниях, тяжелых соматических заболеваниях (сердечная и дыхательная недостаточность, опухоли, генерализованные инфекции и другие состояния).
Взрослые страдают от грибковых поражений чаще всего при снижении иммунитета, кандидоз является своеобразным индикатором снижения здоровья человека. К наиболее известным состояниям, приводящим к иммунодефициту, относится ВИЧ-инфекция. В этой ситуации кандидозом поражаются даже глубокие ткани – глотка, пищевод, другие внутренние органы. Истощение организма и снижение иммунной защиты может наблюдаться при анемиях различного генеза, сахарном диабете, хронических болезнях лор-органов, аллергических заболеваниях, тяжелых соматических заболеваниях (сердечная и дыхательная недостаточность, опухоли, генерализованные инфекции и другие состояния).

 В зависимости от свойств лекарственного препарата используют формы местного и системного действия. Для полоскания можно применять хлоргексидин (0,1-0,2 процентный), настои трав (календула, грецкий орех, тимьян). При выявлении соматической патологии, которая привела к снижению защитных функций организма, врач проводит необходимое лечение и профилактику рецидивов стоматита.
В зависимости от свойств лекарственного препарата используют формы местного и системного действия. Для полоскания можно применять хлоргексидин (0,1-0,2 процентный), настои трав (календула, грецкий орех, тимьян). При выявлении соматической патологии, которая привела к снижению защитных функций организма, врач проводит необходимое лечение и профилактику рецидивов стоматита.
 Новорождённый ребёнок может заразиться кандидозом от матери, проходя через родовые пути, а также во время кормления грудью. Заболеваемости «молочницей» подвержены дети более старшего возраста, чей иммунитет ослаблен длительными инфекционными заболеваниями. Также «молочница» возникает на фоне гиповитаминоза, эндокринных заболеваний, длительного приёма антибиотиков. На слизистой оболочке языка, нёба и щёк образуются точечные наросты белого цвета, сливающиеся в пятна, имеющие творожистый вид. Слизистая оболочка полости рта яркого оттенка, наблюдается сухость во рту. Язык ребёнка часто покрыт налётом, отёчен, сосочки языка увеличены. Ребёнок может отказываться от еды, жаловаться на дискомфорт, покалывание и зуд во рту. Если вовремя не обратиться к врачу, процесс распространяется по организму и сопровождается повышением температуры тела.
Новорождённый ребёнок может заразиться кандидозом от матери, проходя через родовые пути, а также во время кормления грудью. Заболеваемости «молочницей» подвержены дети более старшего возраста, чей иммунитет ослаблен длительными инфекционными заболеваниями. Также «молочница» возникает на фоне гиповитаминоза, эндокринных заболеваний, длительного приёма антибиотиков. На слизистой оболочке языка, нёба и щёк образуются точечные наросты белого цвета, сливающиеся в пятна, имеющие творожистый вид. Слизистая оболочка полости рта яркого оттенка, наблюдается сухость во рту. Язык ребёнка часто покрыт налётом, отёчен, сосочки языка увеличены. Ребёнок может отказываться от еды, жаловаться на дискомфорт, покалывание и зуд во рту. Если вовремя не обратиться к врачу, процесс распространяется по организму и сопровождается повышением температуры тела.
 Иногда процесс переходит на губы, они приобретают яркий оттенок и покрываются серыми чешуйками. Развивается кандидозный хейлит. Присутствуют жжение и покалывания в данной области, боли при приёме пищи, открывании рта, при улыбке. Патология часто встречается у пожилых людей, имеющих патологические изменения прикуса.
Иногда процесс переходит на губы, они приобретают яркий оттенок и покрываются серыми чешуйками. Развивается кандидозный хейлит. Присутствуют жжение и покалывания в данной области, боли при приёме пищи, открывании рта, при улыбке. Патология часто встречается у пожилых людей, имеющих патологические изменения прикуса.
 Поверхность нёба нередко становится бугристой. Ощущается сухость во рту, боли при приёме пищи.
Поверхность нёба нередко становится бугристой. Ощущается сухость во рту, боли при приёме пищи.


 Candida обычно живет на коже и внутри тела, в таких местах, как рот, горло, кишечник и влагалище, не вызывая никаких проблем. 1 Иногда Candida может размножаться и вызывать инфекцию, если среда во рту, горле или пищеводе изменяется таким образом, что способствует росту грибков.
Candida обычно живет на коже и внутри тела, в таких местах, как рот, горло, кишечник и влагалище, не вызывая никаких проблем. 1 Иногда Candida может размножаться и вызывать инфекцию, если среда во рту, горле или пищеводе изменяется таким образом, что способствует росту грибков.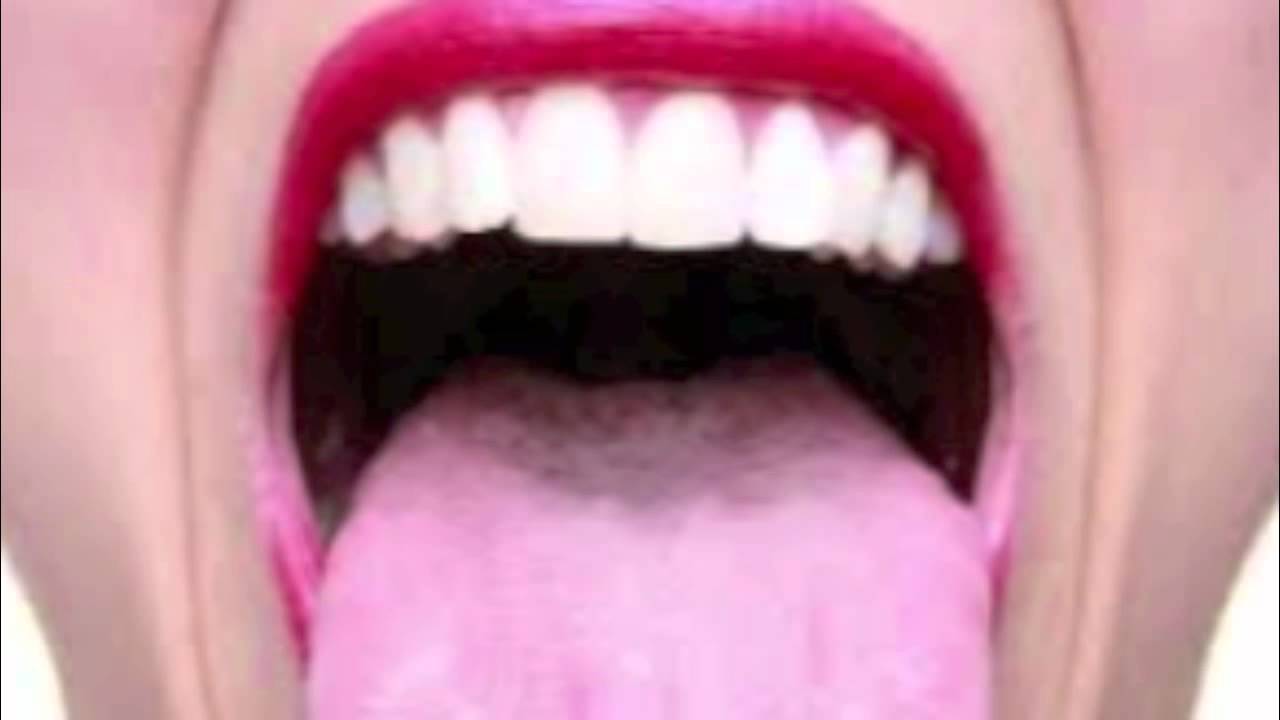
 Сюда входят люди, живущие с ВИЧ / СПИДом, и люди с раком крови, таким как лейкемия и лимфома. Люди с кандидозом пищевода часто также болеют кандидозом во рту и горле.
Сюда входят люди, живущие с ВИЧ / СПИДом, и люди с раком крови, таким как лейкемия и лимфома. Люди с кандидозом пищевода часто также болеют кандидозом во рту и горле. 8 Иногда поставщик медицинских услуг берет небольшой образец изо рта или горла. Образец отправляется в лабораторию для исследования, обычно для исследования под микроскопом.
8 Иногда поставщик медицинских услуг берет небольшой образец изо рта или горла. Образец отправляется в лабораторию для исследования, обычно для исследования под микроскопом. Если пациенту не становится лучше после приема флуконазола, медицинские работники могут назначить другое противогрибковое средство.Лечением кандидоза пищевода обычно является флуконазол. Другие типы противогрибковых препаратов, отпускаемых по рецепту, также можно использовать для людей, которые не могут принимать флуконазол или которым не становится лучше после приема флуконазола.
Если пациенту не становится лучше после приема флуконазола, медицинские работники могут назначить другое противогрибковое средство.Лечением кандидоза пищевода обычно является флуконазол. Другие типы противогрибковых препаратов, отпускаемых по рецепту, также можно использовать для людей, которые не могут принимать флуконазол или которым не становится лучше после приема флуконазола. 2 В одном исследовании около трети пациентов с запущенной ВИЧ-инфекцией имели кандидоз полости рта и горла. 9
2 В одном исследовании около трети пациентов с запущенной ВИЧ-инфекцией имели кандидоз полости рта и горла. 9  Университет Валенсии
Университет Валенсии Хотя нистатин и амфотерицин b были наиболее местными лекарствами, пероральная суспензия флуконазола оказалась очень эффективным лекарством при лечении кандидоза полости рта.Было обнаружено, что флуконазол является препаратом выбора для системного лечения кандидоза полости рта. Благодаря хорошим противогрибковым свойствам, высокой приемлемости для пациентов и эффективности по сравнению с другими противогрибковыми препаратами. Но этот препарат не всегда эффективен, поэтому нам необходимо оценить и выделить другие, такие как итраконазол или кетоконазол, в тех случаях, когда штаммы Candida устойчивы к флуконазолу.
Хотя нистатин и амфотерицин b были наиболее местными лекарствами, пероральная суспензия флуконазола оказалась очень эффективным лекарством при лечении кандидоза полости рта.Было обнаружено, что флуконазол является препаратом выбора для системного лечения кандидоза полости рта. Благодаря хорошим противогрибковым свойствам, высокой приемлемости для пациентов и эффективности по сравнению с другими противогрибковыми препаратами. Но этот препарат не всегда эффективен, поэтому нам необходимо оценить и выделить другие, такие как итраконазол или кетоконазол, в тех случаях, когда штаммы Candida устойчивы к флуконазолу. Кандидоз полости рта является одним из наиболее частых клинических проявлений у пациентов, инфицированных вирусом иммунодефицита человека [ВИЧ], это проявление наблюдается у 90% людей, инфицированных ВИЧ (3).
Кандидоз полости рта является одним из наиболее частых клинических проявлений у пациентов, инфицированных вирусом иммунодефицита человека [ВИЧ], это проявление наблюдается у 90% людей, инфицированных ВИЧ (3).