Как лечить грибок на ногах в домашних условиях?
Грибковые или микоспорические инфекции стопы чаще всего вызываются грибками, живущими во внешнем слое кожи. Существуют не менее четырех видов грибков, способных вызвать заболевание кожи стоп или эпидермофитию. В зависимости от локализации грибка, различают несколько разновидностей эпидермофитии.
Оглавление:
Симптоматика грибковой инфекции
- Зуд, покраснение кожи и жжение в межпальцевых промежутках. Поражение распространяется на подошвы.
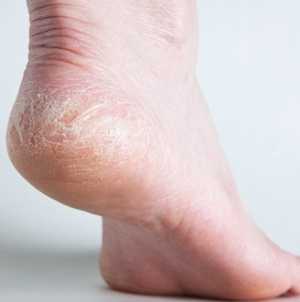
- Сухость, шелушение кожи и раздражение на всей подошве, начинающееся с нескольких беспокоящих трещин и распространяющееся по стопе. Иногда грибок поражает и наружную сторону стопы.
- Мелкие зудящие пузырьки, наполненные жидкостью, появляются при везикулярной форме внезапно, и чаще всего располагаются на подошве и между пальцев.
Подробнее о симптомах грибкового поражения стоп.
Лечение грибка стоп народными средствами
 Кожа стоп человека имеет слабокислую реакцию, поэтому грибки, существующие повсеместно, не могут проникнуть в здоровый эпидермис. Слабый иммунитет, постоянная влажность и тепло ослабляют защиту, делая кожу стопы уязвимой для проникновения микроспории. Лечение медикаментозными средствами достаточно дорого, не всегда эффективно. В лечении грибка кожи ног, между пальцами ног на помощь могут прийти испытанные временем народные средства, которые легко применяются в домашних условиях.
Кожа стоп человека имеет слабокислую реакцию, поэтому грибки, существующие повсеместно, не могут проникнуть в здоровый эпидермис. Слабый иммунитет, постоянная влажность и тепло ослабляют защиту, делая кожу стопы уязвимой для проникновения микроспории. Лечение медикаментозными средствами достаточно дорого, не всегда эффективно. В лечении грибка кожи ног, между пальцами ног на помощь могут прийти испытанные временем народные средства, которые легко применяются в домашних условиях.
Лечение йодом
Йод является не только антисептиком, но и сильным галогеном, способствующим сворачиванию белковых веществ. Так как грибки состоят из белка, то йод эффективно уничтожает их, устраняя все проявления болезни. Важно помнить, что:
- у многих людей имеется аллергия и непереносимость йода
- раствор хорошо помогает лишь на ранней стадии заболевания, так как его действие распространяется только на поверхностный слой кожи
- йодный раствор может обжечь кожу межпальцевых промежутков и свода стопы
Перед началом лечения необходимо сделать тест на переносимость йода, капнув одну каплю на сгиб локтя. Если через день не выявится никакой реакции, то можно приступать к лечению.
 Спиртовой раствор йода очень концентрированный, поэтому перед лечением необходимо разбавить его в пропорции 1:1 медицинским спиртом. После теплой ножной ванны ступни насухо вытирают, и разбавленный раствор наносят на зараженные места кисточкой или ватной палочкой. Удобнее всего делать эту процедуру на ночь, длительность составляет не менее недели. Лечение йодом рекомендуется сочетать с иными средствами.
Спиртовой раствор йода очень концентрированный, поэтому перед лечением необходимо разбавить его в пропорции 1:1 медицинским спиртом. После теплой ножной ванны ступни насухо вытирают, и разбавленный раствор наносят на зараженные места кисточкой или ватной палочкой. Удобнее всего делать эту процедуру на ночь, длительность составляет не менее недели. Лечение йодом рекомендуется сочетать с иными средствами.
Лечение перекисью водорода
Так как перекись водорода является не только отличным антисептиком, но и природным регулятором всех обменных процессов организма, то применение ее в лечение грибковых заболеваний кожи оправдано.
Для процедуры нужно приобрести в аптеке трехпроцентный раствор перекиси водорода и делать десятиминутные аппликации на чистую распаренную кожу ног. Для этого перекись наливают на ватный диск и помещают на место поражения грибком. После процедуры кожу протирают бумажной салфеткой. Для получения хорошего результата аппликации делают ежедневно, утром и вечером в течение пяти дней.
Лечение чистотелом
Чистотел – это лекарственное растение, которое славится своими свойствами лечить любые заболевания и поражения кожи. Этому чистотел обязан алкалоидам и сапонинам, которые содержатся в его соке. Народная медицина предлагает различные рецепты ванночек, настоев и отваров чистотела для уничтожения кожных грибков. Отличным средством является также сок свежего растения. Для наибольшего эффекта в лечении микозов стопы рекомендуется совмещать ванночки с отваром травы чистотела и обработку пораженных мест свежим соком стеблей.
Для ванночки берется сухая или свежая трава растения, в расчете 100 граммов сухой или 500 граммов свежей травы на один литр воды, заливается кипятком и настаивается около часа. Этот настой перед принятием ванночки разбавляют горячей водой в соотношении 1:1. Продолжительность ванночки – полчаса, делают их перед сном в течение десяти дней ежедневно.
После ванночки ноги насухо вытирают, счищают мертвую кожу и мажут зараженные места свежим соком растения. Утром процедуру повторяют.
Лечение яблочным уксусом
Грибки не переносят кислую среду, поэтому применение яблочного уксуса в качестве уничтожающего микоз средства может быть эффективно на первых этапах заболевания, когда грибок не укрепился глубоко в эпидермисе. Уксус берется 9%, органические вещества, содержащиеся в нем, помогают ликвидировать патологические образования. Применяют его в основном в виде аппликаций, причем здоровую кожу желательно не подвергать воздействию кислоты. Для этого после ванночки здоровые места смазывают детским кремом, и надевают на ногу плотный носок, пропитанный в уксусе. Если площадь поражения невелика, то используют ватные или марлевые диски.
Уксус берется 9%, органические вещества, содержащиеся в нем, помогают ликвидировать патологические образования. Применяют его в основном в виде аппликаций, причем здоровую кожу желательно не подвергать воздействию кислоты. Для этого после ванночки здоровые места смазывают детским кремом, и надевают на ногу плотный носок, пропитанный в уксусе. Если площадь поражения невелика, то используют ватные или марлевые диски.
Длительность курса – десять дней, применять два раза в сутки. Не смывать.
Лечение содой
Обычная пищевая сода обладает смягчающим и дезинфицирующим свойством, поэтому ее в чистом виде применяют для лечения грибковых заболеваний кожи стоп редко. Но в смеси с солью или хозяйственным (дегтярным) мылом она дает очень хорошие результаты.
- Ванночки с содой и морской солью обладают эффектом морской воды, обеззараживающей и восстанавливающей эпидермис, а если добавить в смесь еще и двадцать капель йода, то эффект будет более полным. Для ванночек достаточно три столовых ложки соды и столько же соли, растворенных в двух литрах горячей воды. Парить стопы в такой смеси нужно два раза в сутки, после чего споласкивать чистой водой и насухо вытирать. После ночной ванночки ополаскивание можно не проводить. Длительность курса – пять дней.
- Для ванночки с содой и хозяйственным мылом, берут половину стандартного куска коричневого мыла, строгают его в горячую воду и добавляют четверть пачки соды. Объем воды не должен превышать трех литров. Длительность ванночки – десять минут, после нее ноги споласкивают и вытирают. Такие процедуры позволяют избавиться от грибка кожи стоп за неделю, при условии, что будут устранены условия, провоцирующие появление грибковых инфекций вновь.
Лечение уксусом
Обычная уксусная кислота опасна для целостности кожных покровов, поэтому 9% уксус используют в смеси с морковным соком. Морковь содержит каротин и фитонциды, заживляющие кожу, а уксус ликвидирует очаги локализации грибков.
Для лечения грибка на ногах используют аппликации с раствором одной ложки свежего морковного сока и ложки уксуса. Длительность составляет не менее пятнадцати минут, перед процедурой обязательно делают ванночку, чтобы размягчить огрубевшую кожу стоп и открыть доступ лекарственных веществ к колониям грибков.
Лечение народными средствами микозов стоп и межпальцевых промежутков безопасно и эффективно, при тщательном и скрупулезном соблюдении инструкций. Пренебрегать ими нежелательно, так как можно получить ожег кожи или длительно не проходящий дерматоз. Детям народные средства использовать нельзя, чтобы не получить аллергическую реакцию.
Так же вам может быть интересно:
- Популярные народные средства для лечения грибка ногтей читайте здесь.
- Лечение запущенной формы грибка ногтевых пластин в домашних условиях
- Популярные методы лечения грибка на ногах.
http://idermatolog.net/boleznikogi/gribkovie-zabolevania/metody-lecheniya-gribka-na-nogah.html- Медикаментозное лечение грибка ногтевых пластин читайте на нашем сайте.
idermatolog.net
Как вылечить грибок на ногах в домашних условиях быстро народными средствами
Грибок или микоз кожи стоп сопровождается рядом неприятных симптомов, поэтому лечить заболевание нужно своевременно. Для лечения можно использовать как противогрибковые препараты, так и домашние средства из арсенала народной медицины. Недостатком домашнего лечения является низкая эффективность против тяжелой формы грибкового поражения. Следует помнить – чем раньше начато лечение грибка, тем быстрее получится избавиться от проблемы.
Средства, проверенные временем
Народная медицина знает множество эффективных способов, как лечить грибок. Однако аптечные противогрибковые препараты более эффективны при обширном поражении эпидермиса. Чтобы народные средства дали результат, следует начинать лечение при обнаружении первых симптомов грибка на ногах.
Вылечить грибок стопы в домашних условиях помогают следующие средства:
- раствор йода;
- раствор перекиси водорода;
- свежий либо сушеный чистотел;
- яблочный уксус;
- пищевая сода.
При использовании этих средств следует быть готовым к усилению сухости кожи и шелушения. Эффективность народного лечения основана именно на способности компонентов подсушивать эпидермис, благодаря чему создается препятствие для роста патогенной микрофлоры.

Использование раствора йода помогает обеспечить антисептическую обработку кожи. Кроме того, компоненты средства воздействуют на белковые соединения патогенной микрофлоры, что останавливает рост грибковой инфекции. Йод используется двумя способами.
- В 5 л горячей воды комфортной температуры растворить 3 большие ложки раствора йода и поместить стопы в ванночку на 20 минут. После процедуры следует тщательно просушить ноги. Процедуру рекомендуется повторять через день.
- Смешать йод и спирт в равных пропорциях. Затем с помощью ватного диска следует нанести средство на кожу перед сном. Обработка повторяется ежедневно в течение 5-10 дней, в зависимости от выраженности симптомов.
Лечение йодом противопоказано при индивидуальной непереносимости и заболеваниях щитовидной железы. Средство может сильно сушить кожу, а при неправильном использовании высока вероятность появления ожога.
Перекись водорода применяется в качестве ежедневных компрессов. Трехпроцентный раствор препарата следует обильно нанести на марлевый компресс, а затем приложить его к пораженному участку кожи на 20 минут. Процедура проводится дважды в день на протяжении недели. Средство предотвращает распространение инфекции, сокращает жизненный цикл патогенной микрофлоры и обеспечивает антисептическую обработку кожи, благодаря чему уменьшается неприятный запах, который часто сопровождает микоз ног.

Чистотел – это ядовитое растение, которое издавна применяют для лечения ряда дерматологических заболеваний. Против грибка стопы можно использовать как свежие стебли, так и сушеные цветки растения.
- Три больших ложки сушеного чистотела залить стаканом кипятка и проварить на небольшом огне в течение 10 минут. Затем отвар выливают в таз с водой. Стопы помещаются в ванночку на 20 минут. Процедуру можно проводить через день перед сном.
- Отвар чистотела можно использовать в качестве компресса. Бинт либо марля смачиваются в лекарстве и прикладываются к пораженной области на 20 минут.
- Если на пораженной коже присутствуют трещины и гнойничковая сыпь, эти участки следует обрабатывать чистым соком растения. Для этого необходимо срезать стебель и приложить местом среза к пораженному участку кожи. Такая обработка повторяется каждые три дня до исчезновения симптомов.
Прежде чем использовать свежий сок чистотела, необходимо получить консультацию у лечащего врача, так как растение ядовито и может привести к появлению ожога.
Яблочный уксус можно применять в качестве ванночек либо компрессов. В первом случае необходимо растворить три больших ложки уксуса в 5 литрах воды. Ванночку следует принимать 20 минут, процедура повторяется через день. Для компрессов следует смешать уксус с водой в равных пропорциях. В растворе смачивают марлю и прикладывают к стопе на 20 минут. Компрессы можно делать ежедневно.
При использовании йода, перекиси и уксуса рекомендуется обработать здоровые участки кожи жирным антисептическим кремом. Это позволит избежать чрезмерной сухости и шелушения стоп.
Самые эффективные методы лечения

Итак, как вылечить грибок на ногах в домашних условиях быстро? По мнению пациентов, самое эффективное средство при микозе – это сода.
Лечение грибка пищевой содой проводится с помощью следующих рецептов.
- Добавить в ванночку для ног большую ложку соды и йодированной либо морской соли. Поместить стопы в ванночку на полчаса, а затем вытереть насухо.
- Еще одна эффективная ванночка для ног – это две больших ложки соды смешанные с таким же количеством стружки натурального дегтярного мыла. Ингредиенты следует растворить в 5-7 литрах горячей воды. Ванночку можно делать ежедневно по 20 минут.
- Аппликации из соды помогают быстро избавиться от проблемы, однако сильно сушат кожу. Для приготовления средства три ложки гидрокарбоната натрия смешивают с четырьмя ложками кипяченой воды и наносят полученную пасту на кожу. Средство выдерживается 10 минут, а затем смывается водой.
- Еще один вариант аппликаций – обработать кожу пастой из соды, а через пять минут вылить маленькую ложку свежего лимонного сока, прямо на нанесенное средство. В результате реакции лимонной кислоты с содой образуется пена, которая смывается с кожи через несколько минут.
Дегтярное мыло хорошо помогает в борьбе с грибком стоп и ногтей. Средство подсушивают кожу, а также уменьшает потливость и неприятный запах. Дегтярное мыло рекомендуется использовать для ежедневной гигиены ног на весь период лечения.

Если поражена ступня, можно использовать обычное хозяйственное мыло для обработки кожи. В случаях, когда грибок поразил палец и ноготь, можно делать аппликации из раствора дегтярного мыла. Для этого четверть бруска следует натереть, а затем растворить в стакане горячей воды. Затем в средстве смачивают компресс и прикладывают к пораженному участку на 20 минут.
Избавиться от проблемы также помогает комнатное алоэ. Несколько листков растения следует срезать и измельчить ножом. Затем растение заливают стаканом кипятка и настаивают несколько часов. В полученном лекарстве нужно смочить ватный тампон и тщательно обработать пораженный эпидермис. Обработка проводится дважды в день.
Быстро устранить неприятный запах помогает свежий лимон. Сок четверти лимона следует наносить на кожу ежедневно перед сном. Также можно прикладывать лимонные дольки на 10 минут к пораженным участкам кожи.
Еще одно простое и эффективное средство от микоза – это чеснок. Его можно использовать несколькими способами.
- Выдавить несколько зубчиков чеснока и отжать кашицу через марлю. Образовавшийся сок с помощью ватной палочки наносят на область поражения дважды в день.
- Кашицу 4 зубчиков чеснока смешать со столовой ложкой сока репчатого лука. Полученная смесь наносится на кожу, а сверху прикрывается повязкой либо компрессом. Держать такую аппликацию следует 30 минут.

Чеснок обладает антибактериальным свойством, препятствует росту патогенной микрофлоры, а также устраняет неприятный запах. Использовать эти рецепты следует ежедневно в течение недели.
Зная, чем лечить грибок, следует придерживаться определенных правил, чтобы быстрее избавиться от болезни.
В первую очередь необходимо избавиться от всех предметов, соприкасавшихся с пораженной кожей. Постельное белье, носки, обувь, полотенца – все это нужно либо выкинуть, либо прокипятить и постирать с дезинфицирующим раствором. Носить обувь без обработки нельзя, так как это может стать причиной повторного заражения грибком.
На время лечения необходимо отдавать предпочтение носкам из натуральных тканей. От некачественной обуви из искусственных материалов также следует отказаться. Обувь должна быть свободной и удобной, стопа при ходьбе не должна потеть и сдавливаться. Следует помнить, что обильное потоотделение провоцирует стремительный рост патогенной микрофлоры, в результате микоз прогрессирует.
Если спустя 5 дней после начала использования народных методов симптомы не проходят, рекомендуется обратиться к врачу за назначением противогрибковой терапии. Самое эффективное средство против микоза – это сочетание народного и медикаментозного лечения.
skincover.ru
Чем лечить грибок на ногах в домашних условиях
Практически любой человек сталкивался с грибковой инфекцией, и знает о том, что избавиться от нее очень тяжело. Чтобы вылечить болезнь нужно потратить немало времени, сил и денег, особенно на запущенной стадии развития заболевания. Рассмотрим, чем лечить грибок на ногах в домашних условиях, чтобы в кратчайшие сроки забыть про недуг.
Грибок на ногах и методы лечения
Что нужно знать про грибок
Грибок на ногах – это заразное инфекционное заболевание, которое поражает кожу и ногти человека. Чаще всего этим недугом страдают взрослые и пожилые люди. Инфекция отлично приживается в тёплых и влажных местах: в банях, саунах, душевых кабинах. Заразиться можно при посещении общественных мест босиком, при примерке обуви и во время педикюра, при недостаточной стерилизации инструментов.
На заметку!
Микоз развивается при ослабленном иммунитете и при попадании инфекции в ранки или порезы.
Самый быстрый способ избавиться от грибка – начать лечение при появлении первых признаков заболевания. Диагностировать микоз самостоятельно достаточно трудно, особенно на начальной стадии. Обычно инфекция никак не проявляется, затем появляется зуд, неприятный запах от ног, шелушение и изменение цвета ногтя. Как только заметите какой-нибудь из этих симптомов, сразу обратитесь к дерматологу. Он, после визуального осмотра и анализов, сможет подтвердить точный диагноз, а затем выпишет подробный план лечения.
Если не начать бороться с заболеванием, то можно остаться совсем без ногтя. На первоначальном этапе врач выпишет медикаментозные и народные способы, которые можно использовать в домашних условиях для лечения микозов.
Медикаментозные средства для лечения грибка
Существуют различные препараты для устранения микоза. Быстро вылечить ноги от грибка можно, с помощью современных аптечных средств. Они убивают возбудителя недуга и не допускают дальнейшего размножения инфекции. Лекарства бывают разной формы выпуска, в зависимости от локализации грибка и размера пораженной области выбирается вид лечебного средства.

Медикаментозные средства от грибка
Перед применением средств для лечения грибка, обратитесь к врачу, он расскажет, как быстро избавиться от грибка на ногах в домашних условиях, учитывая ваше состояние и возможные противопоказания.
Важно!
Нежелательно заниматься самолечением, если используемые средства не подойдут, то возможно появление осложнений и усугубление ситуации.
Чтобы вывести грибок с подошвы ног лучше всего использовать мази, на коже между пальцами удобно применять суспензии, для ногтей – кремы и лаки. Рассмотрим наиболее популярные медикаментозные препараты для лечения микоза.
- Ламизил. Средство выпускается в формате мази, спрея или геля, основное действующее вещество – тербинафин. Подходит только для наружного применения. С осторожностью использовать детям, людям преклонного возраста, беременным женщинам и пациентам с заболеваниями печени и почек.
Средство наносится 1-2 раза в день на протяжение курса лечения от грибка. - Лоцерил. Самый популярный препарат в форме лака для ногтей. Он устраняет грибок ногтей и возвращает им здоровый цвет и блеск, предупреждает размножение патогенных микроорганизмов. Благодаря применению этого лекарства ногти отрастают здоровыми и крепкими.
Основной действующий компонент: аморолфин. Препарат не рекомендуется использовать при индивидуальной непереносимости и во время беременности и в период лактации.
Лечение проводится до полного отрастания нового ногтя, лак используется 1-2 раза в неделю. - Клотримазол. Мазь разрушает структуру клетки грибка, благодаря чему удается избавиться от микоза ног в наиболее короткие сроки. Препарат активен против большинства видов возбудителей заболевания.
Мазь не рекомендуется применять при беременности и во время лактационного периода, при индивидуальной непереносимости.
Клотримазол наносят на пораженные участки 2-3 раза в день на протяжение 2-4 недель. После окончания курса терапии, желательно продолжить нанесение ещё 1-2 недели для профилактики рецидивов.
Важно!
Схема использования препаратов зависит от вида возбудителя заболевания и глубины поражения. Чтобы победить микоз в запущенной стадии может потребоваться 9-12 месяцев.
Народные способы лечения грибка на ногах
Традиционные рецепты помогают избавиться от микоза на начальной стадии развития заболевания. Многочисленные методы лечения грибка ног в домашних условиях народными средствами допускают использование распространенных продуктов, которые легко найти в каждом доме.
Народные методы лечения грибка
Главное соблюдать рекомендации по использованию и не прерывать терапию до получения стабильного результата.
Важно!
Перед использованием мазей и компрессов, ноги необходимо распарить в солевой или содовой ванночке. Для этого необходимо добавить в 1 л горячей воды по 1 ст.л. соли и соды. Ноги прогреть 10-15 минут, обработать стопы и пальцы пемзой, а ногти мягкой пилкой. После этого продолжить дальнейший уход.
Йод
Спиртовой раствор йода – мощный антисептик, с выраженным противогрибковым действием. Он разрушает белковые структуры, из которых и состоит возбудитель микоза.
Перед использованием рецептов с йодом обязательно проведите тест на аллергическую реакцию. Многие люди страдают непереносимостью этого лекарства. Препарат нельзя использовать людям с заболеваниями щитовидной железы.
Перед сном можно использовать ванночку с йодом. Для этого растворите 3 ст.л. йода в 5 л горячей воды, поддержите ноги в течение 20 минут и тщательно просушить ноги полотенцем. Лечение проводится через день.
Смешайте спирт и йод в равных пропорциях, полученную жидкость нанесите только на пораженные места, попадание раствора на здоровые ткани может стать причиной ожога эпидермиса. Обрабатывайте ноги в течение 5-10 дней перед сном.
Перекись водорода
Средство известно своими антисептическими свойствами и способностью размягчать ткани. Ее используют в многочисленных рецептах, в том числе и для борьбы с грибковой инфекцией.
Ванночка с перекисью водорода против грибка ногтей. Влейте в 2 литра теплой воды 100 мл пероксида, пропарьте ноги 15-20 минут, затем вытрите насухо и обработайте кожу пемзой или щеткой, ногти обрежьте.
Нанесите 3% раствор перекиси на марлевую повязку и приложите ее на 30-40 минут к поврежденной области. Процедуру необходимо повторять дважды в день.
Уксус
Микоз имеет белковую структуру, поэтому боится отклонений от нормального уровня кислотности. Уксусная кислота разрушает клетки возбудителя болезни, благодаря чему получается убрать грибок на ногах.
Для лечения используют 9% яблочный уксус, разведённый с водой в равных пропорциях. Намочите носок или ватный диск (в зависимости от размера пораженной области) и наденьте или приложите к ноге. Компресс выдерживают в течение 20 минут, повторяют процедуру дважды в сутки на протяжении 10 дней.
Смешайте 70% уксус и растительное масло в равных пропорциях. Втирайте полученную массу ежедневно в течение месяца или до полного выздоровления.
Залейте 1 яйцо 30 г воды и уксуса, тщательно перемешайте. Смазывайте больные участки ноги этим средством через день до полного устранения проявлений грибка.

Уксус от грибка на ногах
Средство необходимо использовать с осторожностью: перед применением на здоровые участки кожи рекомендуется нанести жирный крем, чтобы защитить покровы от ожога.
Чистотел
Лечебные травы помогают избавиться от множества заболеваний, в том числе и кожных.
Домашнее средство от грибка с чистотелом эффективно устранит заболевание на начальной стадии развития и будет действенным видом терапии для выведения застарелой формы микоза. Это ядовитое растение подавляет активность возбудителя недуга, благодаря чему микотические клетки погибают. В народных рецептах используются и цветки, и листья чистотела.
На трещины, повреждения и сыпь наносите свежий сок чистотела. Он устраняет инфекцию и способствует ускорению процесса восстановления. Обрабатывайте стопы раз в три дня до полного избавления от симптомов болезни.
Залейте сушеный чистотел стаканом кипятка и отварите на маленьком огне 10 минут. Полученную жидкость влейте в ёмкость и опустите туда ноги, чтобы пропарьте в течение 20 минут. Такая ванночка смягчает кожу и избавляет от отёчности.
Тщательно перемешайте сухой чистотел и масло чайного до получения кашицы. Нанесите полученную массу на больной участок ноги и зафиксируйте повязкой. Компресс делают перед сном. Наутро ступню промыть теплой водой.
Грибковая инфекция – самый распространенный вид болезни, с ней сталкивается около 20% населения земли. Избавиться от недуга не так просто, но при правильной терапии возможно. Лечение грибка на ногах в домашних условиях наиболее эффективно на начальном этапе развития болезни. Существуют многочисленные способы устранить микоз дома: аптечные препараты или народные рецепты. Приступать к терапии лучше всего только после консультации врача, он поможет подобрать наиболее действенное лечение.
nogivnorme.ru
Грибок на ногах – Лечение грибка стопы народными средствами в домашних условиях
В этой статье мы разберем, как лечить грибок на ногах в домашних условиях народными средствами. Рассмотрим самые эффективные и недорогие методы и препараты по отзывам читателей газеты Вестник ЗОЖ.
Грибок (микоз) – это болезнь кожи, вызываемая паразитическими грибами. Грибковые заболевания кожи встречаются довольно часто. Самым распространенным их видом, особенно у взрослых, является грибок стопы и ногтей. Это заболевание передается от человека к человеку. Заразиться очень просто – с кожи, пораженной микозом, постоянно сходят чешуйки, в которых находится много возбудителей болезни.
Так выглядит грибок стопы на фото:
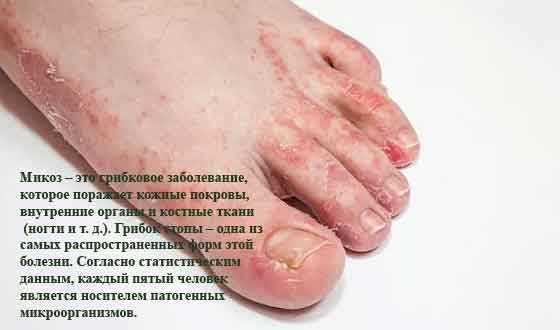
Пути заражения грибком стопы.
- Во влажных условиях возбудители болезни отлично размножаются . Поэтому самыми распространенными местами заражения грибком на ногах являются плавательные бассейны, бани и душевые.
- К развитию микоза располагают увеличенная потливость ног и мокрая обувь.
- Если в семье есть больной, то существует большая вероятность заразиться и другим членам семьи. Поэтому нельзя использовать чужие полотенца, обувь, расчески, одежду, ножницы для стрижки ногтей и т. д.
- Возбудители болезни хорошо переносят сухую среду и низкую температуру. В этих условиях они не погибают, а лишь прекращают свой рост и развитие. В чешуйках кожи, пораженной болезнью, они сохраняют жизнеспособность очень долго. Эти чешуйки годами могут находиться в одежде, обуви, коврах. Попадая затем на кожу здорового человека, болезнетворные организмы опять начинают расти и размножаться, вызывая заболевание.
Грибок быстро распространяется в слабо щелочной и нейтральной среде (6-6,5 РН) Здоровая кожа имеет слабокислую среду – РН – 5,5. Это защищает нас от многих кожных заболеваний. Но потливость, неудобная синтетическая обувь ломают эту защиту. Поэтому при лечении грибка стопы народными средствами часто используется уксус.
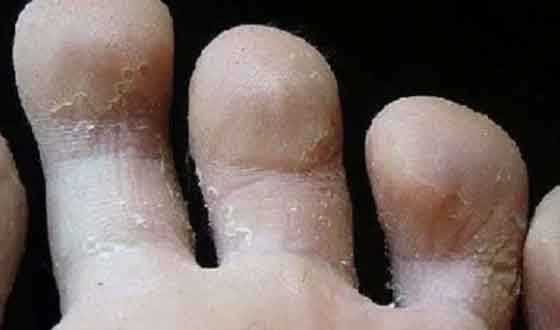
Что делать, чтобы не заразиться грибком.
- Чтобы обеззаразить одежду и белье больного, рекомендуется кипячение – микроорганизмы погибают при кипячении через 3-4 минуты.
- Для обработки обуви используют 1% раствор формалина, для дезинфекции предметов обихода – раствор хлорамина. Это нужно делать обязательно, потому что после того, как болезнь полностью излечена, можно заразиться снова через свою же обувь и одежду. В этом случае можно безуспешно лечить грибок стопы и кожи несколько десятилетий.
- Вот ещё один из способов дезинфекции обуви в домашних условиях, предложенный на страницах газеты «Вестник ЗОЖ». Обработать обувь изнутри тампонами, смоченными 70% уксусной кислотой, тампоны оставить внутри и поместить обувь на 48 часов в герметичный пакет. Потом хорошо проветрить обувь.
- Грибок на ногах нужно лечить с особой тщательностью, до полного излечения, т. к. из одного незаметного очага инфекции может наступить повторное инфицирование. Сам он не проходит, а со временем он может перейти в паховую область, в подмышечные впадины, и т. д. К тому же он может вызвать усиление аллергии.

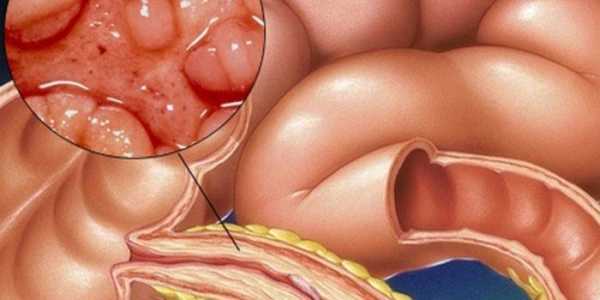
Грибок стопы – Симптомы и причины грибка на ногах.
Симптомы заболевания обычно проявляются сначала на коже стоп, между пальцами. Это могут быть зуд, жжение и шелушение. В дальнейшем болезнь переходит на ногтевую пластину, начинается её разрушение. Если причина — заражением в педикюрном салоне, последовательность может измениться – болезнь начнется с ногтевых пластинок
Симптомы грибка стопы (микоза) могут быть следующими:
- Одна или несколько трещин между пальцами ног;
- Шелушение кожи;
- Кожный зуд, жжение;
- Утолщение кожи, появление чешуек;
- Покраснение кожи;
- Пузырьки с прозрачной жидкостью.
Эти симптомы могут присутствовать одновременно или может присутствовать только один признак.
Паразитические грибы являются чужеродным организмами, и часто вызывают ответ со стороны иммунитета – аллергическую реакцию. В этом случае микоз протекает более остро, присоединяются следующие симптомы: многочисленные пузыри на коже, эрозии и язвочки кожи на стопах.
Причины грибка стоп (микоза):
- Пониженный иммунитет, иммунодефицитные состояния;
- Сосудистые заболевания, при которых ухудшается кровоснабжение ступней;
- Сахарный диабет;
- Травмы стоп;
- Некачественная тесная обувь, длительное пребывание кожи стоп во влажной теплой среде (при повышенном потоотделении, когда поту некуда испаряться, намокании обуви и т.д.).

Чем лечить грибок на ногах в домашних условиях
- Эффективны в лечении микозов березовый деготь, лук, чеснок.
- Припудривание ступней и кожи между пальцами борной кислотой тоже дает очень быстрый эффект.
- Если болезнь протекает тяжело – с язвами и эрозиями, то перед тем, как применять народные средства от грибка стопы, необходимо сделать ванночку для ног со слабым раствором марганцовки. Во время этой процедуры постараться отделить от кожи как можно больше чешуек.
- Если кожа стоп, пораженная микозом, утолщена и ороговела, желательно удалить перед лечением все чешуйки. Это легко сделать с помощью салицилового вазелина, наносимого 2 раза в день, чтобы процесс пошел быстрее можно делать компрессы с этим средством. После того, как чешуйки удалены, домашние средства от грибка стопы будут действовать непосредственно на пораженный участок кожи.
Самые эффективные и быстрые народные средства от грибка стопы – уксус и чистотел.
Они вынесены в отдельные разделы:
Действенные народные средства от грибка стоп
Как лечить грибок стопы дегтем в домашних условиях.
Распарить ноги в мыльной воде, снять лишнюю кожу пемзой, хорошо вытереть и намазать березовым дегтем кожу между пальцами, ногти, трещины. Через полтора часа деготь вытереть, но ноги не мыть. Ходить так два дня. Затем повторить процедуру. Лечение грибка стопы этим народным средством очень популярно. Достаточно сделать так 3-4 раза, чтобы грибок полностью прошел. Но не забывайте про дезинфекцию обуви. Рецепт из газеты «Вестник ЗОЖ» 2006 г №25, стр. 33.
Лечение грибка на ногах в домашних условиях настоем календулы.
1 стакан цветов календулы залить 1 стаканом кипятка, настаивать 30 мин, после чего процедите. Этим настоем смазывать ступни, пораженные болезнью, на ночь, не вытирая, дать высохнуть. Календула обладает антибактериальным и противогрибковым действием.
Быстро избавиться от грибка на ногах поможет лист лопуха.
Взять лист лопуха, отбить с нижней стороны молотком или прокатать скалкой, чтоб выступил сок. Обернуть ногу лопухом, закрепить бинтом и надеть носок. Менять компресс 2 раза в день. Курс — 3 недели. Это народное средство лечения можно применять и только на ночь, тогда продолжительность его увеличится в 2 раза.

Листья рябины.
Размять свежие листья рябины, приложить к пораженному грибком участку кожи и закрепить бинтом, а еще лучше сначала – листом лопуха, потом бинтом. Желательно держать повязку круглосуточно, меняя 1 раз в день.
Салициловая мазь — эффективное народное средства в лечении грибка ног.
Чтобы быстро размягчить и убрать пораженные грибком участки кожи, можно использовать 35 процентную салициловую мазь из аптеки. Намазывать ею ступни по утрам и на каждую ногу надевать полиэтиленовый пакет, потом носки, носить все это до вечера. Вечером повторить процедуру. И так делать в течение недели.
Через три дня лечения кожа начнет белеть и слезать лоскутками, молодая кожа под ней будет здоровая и свежая, без всяких симптомов болезни.
Как избавиться от грибка на ногах с помощью чеснока.
Это народное средство очень эффективно.
- Смешать кашицу из чеснока и сливочное масло в пропорции 1:1. Из полученной смеси делать компрессы на ночь. Курс – до полного излечения.
- Смешать по 1 ст. л. сока чеснока и 90%-ного спирта, добавить 2 ст. л. воды. Смазывать на ночь больные места каждый вечер. Избавиться от грибка можно 2-3 недели.
- Разрезать чеснок пополам, обмакнуть в мелкую соль и натирать пораженные микозом места. Можно приготовить кашицу из чеснока и соли – натирать ей кожу, делать компрессы. Советы из газеты «Вестник ЗОЖ» 2009 год, №19, с. 30.

Как быстро вылечить грибок стопы луком в домашних условиях.
- Рецепт №1:
Натирать больные места на ступне соком репчатого лука, делать компрессы с натертым луком, меняя компрессы как можно чаще. Лук можно заменить чесноком. Это домашнее средство поможет быстро вылечить грибок ступни. Если кожа воспалена, и лук разъедает кожу, можно смешать его 1:1 с вазелином. Курс 10-15 процедур. - Рецепт №2:
Избавиться от микоза поможет и следующий луковый рецепт: в два полиэтиленовых пакета положить по 300 г луковой кашицы. Ступни поместить в пакеты так, чтоб кожа не соприкасалась с луком. Пакеты завязать вокруг щиколоток. Получится «паровоздушная камера». Курс – 5 сеансов. Рецепт из газеты «Вестник ЗОЖ» 2003 год, №22, с. 26. - Отзыв о лечении грибка на ногах луком и дегтем.
У мужчины появились трещины на пятках и кожные наросты по всей стопе. После сдачи анализов поставили диагноз – микоз стопы. Выписали мазь, но её применение не принесло улучшения, наоборот трещины стали еще глубже, и было больно ходить. Поделился своим горем с соседкой, она ему дала рецепт народного средства – лук и деготь. 2 большие луковицы натереть на мелкой терке, добавить к луковой кашице 3-4 ч. л. березового дегтя (есть в аптеках), перемешать. Обложить этой смесью пораженные места на 2-3 часа, укутав ступни полиэтиленом. Одной и той же смесью можно пользоваться 2 раза, затем готовить новую. Мужчине понадобился почти месяц, чтобы избавиться от грибка стопы. Отзыв о лечении из газеты «Вестник ЗОЖ» 2012, №3, с. 30.

Как лечить грибок стопы уксусом в домашних условиях.
- Как использовать уксус от гриба стопы и ногтей.
Хорошо вымытые ноги погрузите в воду с добавлением уксуса, желательно винного или яблочного. Концентрацию делать по своему усмотрению – чем крепче, тем лечение пойдет быстрее, но если есть язвы и эрозия кожи, то крепкий раствор может разъедать пораженные места. Делайте раствор такой, чтоб можно было терпеть. Спите в чистых носках, пропитанных уксусом — кислая среда губительна для грибка. - Смесь из уксуса и морковного сока.
Смешать по 1 ст. ложке морковного сока и уксусной эссенции, смазывать пораженные участки кожи тампоном, смоченным этим составом. Морковный сок способствует быстрому восстановлению и оздоровлению кожи. - Лечение грибка на пальцах ног в домашних условиях мазью из яйца и уксуса.
Куриное яйцо помыть, обсушить, положить в стакан и залить 100 гh уксусной эссенции. Настоять в темном месте 5-7 дней до растворения скорлупы, остатки пленки выкинуть. Добавить 100 гh размягченного сливочного масла, взбить. Получится эмульсия в виде майонеза. Каждый вечер распаривать ноги и накладывать мазь на пораженный участок кожи в виде компресса, обернув сверху полиэтиленом. Курс – до полного излечения
Более быстрый рецепт мази из уксуса. Смешать 1 ст. л. уксусной кислоты, 1 ст. л. растительного масла и 1 сырое яйцо. Перемешивать до образования однородной массы. Смазывать этой мазью между пальцами, и везде, где есть симптомы микоза. Рецепт из газеты «Вестник ЗОЖ» 2011 год, №4, с. 38. - Смесь из уксуса и глицерина.
Если поражена большая часть стопы, для лечения хорошо использовать этот метод. Смешать 100 гр уксусной кислоты (70%), 40 гр детской присыпки, 50 гр глицерина, 700 гр кипяченой (лучше дистиллированной) воды. Смешать все и настоять трое суток, перед употреблением взбалтывать. Натирать этим составом вымытые ступни два раза в день: на ладонь налить 1 ст. л. смеси, втирать и массировать кожу, пока не впитается, втереть так три столовых ложки в каждую подошву и между пальцами. Курс лечения – 11 дней. Затем еще 11 дней втирать тот же состав уже 1 раз в день. Болезнь проходит после первой же недели лечения. Но 22-дневный курс надо довести до конца. Затем раз в неделю втирать этот состав в стопы для профилактики. Рецепт из газеты «Вестник ЗОЖ» 2007 год, №19, с. 32.
Домашнее лечение грибка стопы чистотелом.
- Ванночки и компрессы с отваром травы чистотела.
После приятия ванны и удаления чешуек можно делать ножные ванночки с отваром травы чистотела: 4 ст. л. травы нужно залить 1,5 л горячей воды и кипятить 3 мин. Парить ступни в отваре в течение 30 мин. На ночь сделать компрессы из этого отвара, добавив в него немного уксуса. Курс лечения чистотелом 15-20 дней подряд. Чистотел можно заменить полынью. - Лечение маслом чистотела.
Ноги распарить в содовом растворе, после чего смазать пальцы маслом чистотела (сделать самим или купить в аптеке). На пораженные болезнью участки кожи делать дважды в день получасовые компрессы с маслом чистотела. Курс лечения маслом чистотела 3-4 недели. - Настой чистотела на уксусе.
Мужчина привез из армии грибок стоп и ногтей и жил с ним 40 лет. Следуя идее Болотова, стал закислять организм, пить квас на чистотеле по рецепту Болотова. Болезнь пошла на убыль. Затем настоял на 9%-ом уксусе чистотел и стал держать ноги в этом настое. Как-то мужчина прочитал в книге, что монахи использовали для лечения грибка стопы концентрированный солевой раствор. Стал добавлять соль. Пачку чистотела заливал 1 литром 9% уксуса, настаивал 1 месяц, процеживал, добавлял 3-5 ст. л. соли. Все это наливал в контейнер по размеру ступни, чтоб крышка плотно закрывалась. Т. к. настой использовал много раз. Вечером, помыв ноги, ставил ступню в эту емкость, держал 5 минут, сушил на воздухе и ложился спать. Кожа пришла в идеальное состояние, ногти тоже стали очищаться и выравниваться. Отзыв о лечении из газеты «Вестник ЗОЖ» 2011, №2, с. 33.

Народные средства, рецепты и отзывы из газеты Вестник ЗОЖ.
Как избавиться от грибка стопы нашатырным спиртом в домашних условиях.
В стакан воды добавить 1 ст. л. нашатырного спирта. Смочить кусок ткани в этом растворе и обернуть стопу, сверху полиэтиленовый пакет, сверху носок. Делать перед сном. Это домашнее средство заодно поможет от натоптышей, застарелых мозолей. Курс 5-10 процедур. Рецепт из газеты «Вестник ЗОЖ» 2009 год, №14, стр. 30.

Картофельные проростки помогут избавиться от микоза.
Рецепт такой: измельчить проростки картофеля и полстакана проростков залить спиртом, настоять и делать на ночь компрессы из этой кашицы на пораженную кожу. Рецепт из газеты «Вестник ЗОЖ» 2009 год, №20, с. 9.
Лечение грибка на ногах между пальцами борной кислотой.
Перед сном распарить ноги и попудрить их порошком борной кислоты, пока они еще влажные, не забывая пространство между пальцами, надеть носки. Вылечить грибок на ногах между пальцами удается быстро. Рецепт из газеты «Вестник ЗОЖ» 2009 год, №22, с. 30.

Отзыв о лечении грибка на ногах борной кислотой.
В армии мужчина заразился микозом стоп. Лекарственные препараты плохо помогали, народные средства тоже помогали ненадолго, и жил он с этим бедой 30 лет, пока не попалась ему книга сибирской целительницы. Рецепт был такой: утром вымыть ноги, смазать проблемные места йодом, взять чистые носки и насыпать туда по 1 ч. л. борной кислоты, надеть носки и не снимать сутки. Мужчине хватило одной процедуры, чтобы избавиться от грибка, кроме того, после этого лечения у него перестали потеть ноги. Прошло 10 лет – болезнь так и не возвращалась. Отзыв из газеты «Вестник ЗОЖ» 2011 год, №12, с. 31.
Клей БФ поможет вылечить грибок на ногах в домашних условиях.
Вымыть ноги и смазать пораженные места клеем БФ-88. Делать так один раз в день в течение недели. Симптомы микоза полностью исчезнут. Рецепт из газеты «Вестник ЗОЖ» 2009 год, №8, ст. 30.
Эффективное домашнее средство от грибка стоп.
Рекомендуют такое народное средство: смешать 1 ст. л. йода, 1 ст. л. глицерина, 1 ст.л. уксусной эссенции, 2 ст. л. кипяченой воды. На ночь распарить ноги и смазать их этим составом. Если есть шишки у большого пальца – тоже смазывать. Мазать 2-3 месяца – пройдет и микоз и шишки. Рецепт из газеты «Вестник ЗОЖ» 2008 год, №3, с. 9.
Лечение микоза мятой.
Если грибок между пальцами ног, смешать толченую мяту с солью и класть между пальцами примерно на час. Рецепт из газеты «Вестник ЗОЖ» 2008 год, №5, стр. 32.
Как лечить грибок между пальцами ног спиртом.
Надо смочить ватку спиртом и заложить между пальцами. Делать утром и вечером. Сорокалетний микоз удалось вылечить за две недели. Но для профилактики необходимо в течение трех месяцев закладывать раз в неделю тампоны со спиртом. Рецепт из газеты «Вестник ЗОЖ» 2008 год, №19, ст. 31.
Лечение грибка фракцией АСД-2.
Пораженные микозом места смазывать неразбавленным раствором АСД Ф-2 2-3 раза в день, предварительно промыв кожу водой с мылом. Рецепт из газеты «Вестник ЗОЖ» 2007 год, №9, с. 7.
Как избавиться от грибка на ногах в домашних условиях с помощью соды.
Разбавив соду водой, сделать кашицу. Натереть этой кашицей пораженные участки кожи. Через 15 минут смыть водой, вытереть стопы и припудрить крахмалом. Домашний способ из газеты «Вестник ЗОЖ» 2006 г №1, ст. 33.
Лечение грибка на ногах между пальцами махоркой.
Быстро справиться с грибком между пальцами поможет махорка: 1 столовую ложку махорки прокипятить 2 минуты в 1 литре воды и парить ноги, пока вода не остынет. Ноги не смывать, не вытирать. Посуду для кипячения брать ненужную – например консервную банку. Рецепт из газеты «Вестник ЗОЖ» 2005 год, №5, стр. 29.
Два рецепта домашней мази от грибка ног.
1. Снять с отстоянного молока 1 ст. л. густых сливок, добавить 1 домашнее яйцо, 100 гр березового дегтя – размешать. Наносить на пораженные ступни на ночь и забинтовывать.
2. Измельчить ножницами еловые иголки. Укладывать в 250 гр стеклянную баночку слоями толщиной в 1 см иголки и сливочное масло – до верху. Накрыть банку фольгой и поставить томиться в духовку на слабый огонь на 6 часов. Когда немного остынет процедить, получится зеленое масло. Эффект наступил после второго применения, Смазывать ступни 2-3 раза в день. Бинтовать не надо – мазь хорошо впитывается. Народное средство из газеты «Вестник ЗОЖ» 2004 год, №19, с. 25.
Грибок на ногах между пальцами — лечение травами.
Положить с утра в чистые носки по щепотке сушеной травы мяты, ромашки, шалфея, чистотела, крапивы. За день трава превратиться в порошок и будет оказывать лечебное действие на ноги. Летом можно класть в носки свежие травы – ноги весь день будут в травяном соку. Народный метод из газеты «Вестник ЗОЖ» 2004 год, №3, с. 25.
Чайный гриб помог вылечить грибок на пальцах ног.
Мужчину долгое время мучил грибок между пальцами на руках и ногах. Зуд был невыносимый, расчесывал кожу до волдырей. Мази и народные средства не помогали.
В это время он завел чайный гриб, чтоб иметь вкусный напиток. Гриб нужно время от времени мыть, вскоре он заметил, что зуд на руках прекратился. Решил мыть ноги в растворе чайного гриба – добавлял напиток в теплую воду на глазок. И вот уже полгода, как удалось избавиться от зуда. Когда же он время от времени появляется – мужчина смачивает ватку настоем чайного гриба и закладывает между пальцами. Так же болезнью был поражен ноготь руки, случай был такой запущенный, что палец у корня ногтя стал уже краснеть. Мужчина привязывал на ночь к ногтю кусочек чайного гриба. К утру гриб чернел. Всего провел три процедуры. Ноготь теперь растет здоровым. Отзыв из газеты «Вестник ЗОЖ» 2012, №5, с. 30.

Грибок на пальцах ног — лечение горячей водой.
Вылечить грибок между пальцев ног в домашних условиях можно за 2-3 процедуры. В ванной надо открыть кран с горячей водой, такой, какую едва терпят кисти рук. Стоя в ванной на мгновение занести под струю воды ступню. Так повторяем 5-7 раз. После этого, растопырив пальцы ног, даем высохнуть. Тут же опрыскиваем между пальцами 6% уксусом и снова даем высохнуть. Рецепт из газеты «Вестник ЗОЖ» 2012 год, №6, с. 23.
Эффективные лекарственные препараты для лечения грибка стоп.
Прежде, чем покупать лекарственные препараты в аптеке, надо сходить к врачу-дерматологу и сделать анализ, чтобы узнать, какой возбудитель стал причиной болезни, а потом уже вместе с врачом подобрать лекарство, которое будет эффективно именно для вашего штамма гриба. У каждого дорого лекарства есть аналоги, недорогие, но эффективные препараты для лечения грибка, надо только проследить, чтоб действующее вещество было то же самое. Если болезнь только началась, врач может назначить только местные препараты – мази, крема или спреи. При запущенной форме, придется пить таблетки, которые имеют довольно много противопоказаний и побочных эффектов.
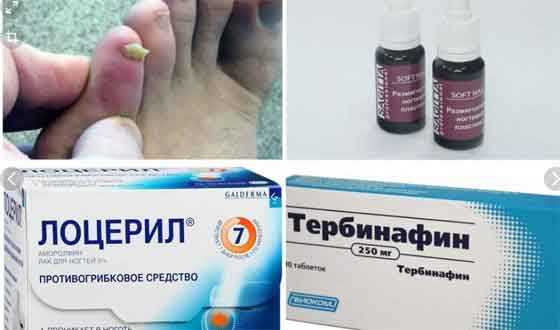
Вот некоторые препараты от грибка стоп, которые вам может прописать врач:
- Гризеофульвин. Применяется для лечения грибковой инфекции в организме. Выпускается в таблетках и в форме мази. Таблетки принимают ежедневно, количество принимаемых таблеток зависит от массы больного. Мазью смазывают пораженные места на протяжении 14 дней. Если заболевание вызвано грибком из рода Кандида, эффекта от лечения этим лекарственным препаратом не будет.
- Тербинафин (иные названия: Ламизил, Бинафин, Термикон).
Этот медицинский препарат очень эффективен, т. к. уничтожает все группы микотических организмов, в том числе и грибы рода Кандида. Выпускается в форме таблеток, крема, спрея. Взрослые принимают таблетки 2 раза в сутки на протяжении 15 – 45 дней. Детям дозу уменьшают.
Мазь наносится 2 раз в день. Курс от 7 дней до 6 недель. - Флуконазол (Дифлазон, Микосист, Дифлюкан, Флукорал, Флукостат, Флумед). Выпускается в форме таблеток, капсул, сиропа, раствора для внутривенного введения.
- Сертаконазол (Сертамикол, Зилаин). Этот лекарственный препарат для лечения грибка стопы применяется в форме крема, который наносят 2 раза в день тонким слоем.
- Итраконазол (Ирунин, Каназол, Кандитрал, Оргунал). Выпускается в форме капсул по 0,1 г и в форме раствора для перорального приема.
- Нафтифин (Фетимин, Экзодерил). Выпускается в форме крема и в форме раствора для наружного применения. Наносится на чистую кожу стоп 2 раз в день. Курс лечения составляет до 2 месяцев.
- Клотримазол (Викадерм, Антифунгол, Имидил, Лотримин, Кандил, Канизол, Кломазол, Лотримин, Фунгинал, Фунгизид). Выпускается в форме крема, мази, лосьона, спрея. Наносится до 3 раз в день.
- Натамицин (Пимафуцин). Препарат выпускается в разных формах, но для лечения микоза стопы надо покупать его в форме крема. Наносится 1 раз в день. Курс – 1 месяц.
www.bolezni-koji.ru
Лечение грибка ногтей на ногах
Альтернативной медициной предусмотрено много народных средств, которые в домашних условиях помогают найти ответ на вопрос, как вылечить грибок на ногах без осложнений. Это безопасные методы консервативной терапии, однако их использование на практике должно быть предварительно согласовано с лечащим врачом. Если своевременно не удалить грибок на ногтях ног, болезнь приобретает хроническую форму, и число рецидивов увеличивается.
Статьи по темеЧто такое грибок на ногах
Грибковые поражения являются инфекционным заболеванием, а локализуются не только на кожных покровах, но и ногтевых пластинах, в межпальцевом пространстве. Для успешного лечения больных ногтей требуется истребить патогенную флору, а потом при помощи медикаментов и народных средств восстановить пораженные участки. В противном случае, положительная динамика отсутствует.
Грибок на ногах сопровождается сильным зудом, при этом ногтевая пластина меняет цвет и структуру, а пораженным кожным покровам присущи признаки гиперемии, шелушение. Вид больных ногтей сложно перепутать: они желтеют, деформируются, становятся рыхлыми, слоятся и ломаются. Преобладает повышенная потливость стоп. Сначала пациент испытывает косметический дефект, но при отсутствии терапевтических мер проблема со здоровьем только усугубляется. Чтобы вылечить онихомикоз, соблюдения правил личной гигиены уже не хватает, требуется задействовать консервативные методы.
Как лечить онихомикоз противогрибковыми средствами
При грибковых заболеваниях требуется комплексный подход к проблеме, который одновременно включает применение медицинских препаратов, соблюдение правил личной гигиены, проведение ряда тестов для выявления специфики патогенных грибов. После заражения болезнь длительное время протекает бессимптомно, поэтому патологический процесс усугубляется, и на его устранение требуется время. Кроме того, длительность интенсивной терапии зависит от разновидности грибов. Чтобы вывести таких микробов, без приема противогрибковых средств не обойтись.
Медикаменты
От микозов стопы и ногтевых платин помогают примерно одинаковые лекарственные средства, представленные сразу в нескольких формах выпуска. Это таблетки, капсулы, крема, мази и спреи, которые будут назначены при своевременном обращении к врачу. Дополнительно можно задействовать домашние рецепты, которые направлены на ускоренный процесс регенерации очагов патологии. Лечиться положено до полного исчезновения грибка, после чего обеспечить соблюдение правил личной гигиены ежедневно.


Мази
Прежде чем что-либо делать при грибковых инфекциях, требуется срочно обратиться к дерматологу. После пройденной диагностики рекомендовано использовать противогрибковые мази наружно, чтобы продуктивно снять все проявления заболевания. Для здоровых ногтей необходимы те лекарства, которые не вызывают местных, аллергических реакций; абсолютно безопасны для здоровья. Вот какие препараты противогрибковой терапии особенно эффективны на практике:
- Клотримазол. На пораженные ногтевым грибком пальцы ног наносят мазь тонким слоем, но предварительно требуется вымыть очаги патологии. Одноименный активный компонент разрушает клеточные ферменты грибов, снижает проницательность клеток патогенных микроорганизмов, способствует их масштабному отмиранию. Положительная динамика наблюдается спустя пару процедур, однако лечение ногтей и кожи требуется довести до конца. Среди преимуществ – доступная цена препарата, недостатки – не всем помогает вылечить грибок.
- Ламизил. Активный компонент мази под названием Тербинафин эффективно борется с дрожжевыми грибами, при этом не менее эффективен в отношении микозных поражений на коже и ногтях. Перед применением средства вымойте руки с мылом, насухо вытрите, а после тонким слоем нанесите лечебный состав. Чтобы получить результат, пациенты повторяют процедуру 2-3 раза за сутки, при этом важно избегать попадания мази в глаза. Преимущество – быстрое действие, недостаток – высокая цена.
- Тербинафин. Дешевый аналог Ламизила, который в аптеке отпускается без рецепта. Мазь помогает снять воспаление через несколько дней после регулярных процедур. Врачи рекомендуют пройти курс до конца, иначе возможен рецидив основного заболевания. Наносить препарат требуется тонким слоем, после не смывать. Преимущества – наличие в аптеке, доступная цена. Недостаток – избирательное лечебное действие.
Кремы
Лечебные крема тоже помогают вылечить микоз на ногах. Если грибок поражает кожу, необходимо правильно выбрать лекарственный препарат, исключить риск развития побочных явлений. Назначение может сделать только дерматолог. Ниже представлены противогрибковые крема, при использовании которых в домашних условиях лечение грибка на ногах будет максимально продуктивным:
- Экзодерил. Активный компонент нафтифина гидрохлорид продуктивно истребляет все штаммы патогенных грибов, нарушает целостность мембран, купирует стадию рецидива. В незначительной концентрации проникает в системный кровоток, имеет обширный список показаний. Эффективен на всех стадиях грибковой инфекции, как эффективное вспомогательное или основное средство.
- Бифунал. При наружном использовании этого средства от грибка на ногах можно быстро вылечить недуг. Активный компонент бифоназол действует на споры патогенных грибов, препятствует процессу размножения, обеспечивает отмирание целых колоний. Назначается препарат при микозах, отрубевидном лишае, кожном кандидозе, дерматомикозах. Перед нанесением крема требуется вымыть очаги патологии мылом, после чего нанести состав тонким слоем. Курс лечения – от 3 до 6 недель. Преимущества – высокая эффективность, и недостатки и вовсе отсутствуют.
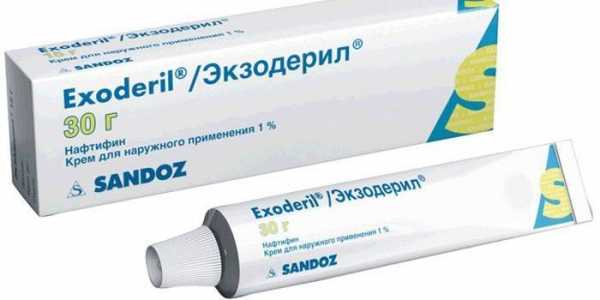

Таблетки
Заразиться грибком можно в банях и общественных душевых кабинах, при этом споры патогенных микроорганизмов отличаются высокой жизнеспособностью. Чтобы истребить патогенную флору, можно использовать таблетки в сочетании с противогрибковыми мазями, спреями и растворами. Лечебный эффект только усиливается, симптомы заболевания исчезают в домашних условиях. Чтобы вылечить грибок, врачами рекомендуется использовать перорально следующие медицинские препараты:
- Флуконазол. Это представитель группы азолов, который действует системно, обеспечивает быстрое выздоровление. Если появляются симптомы грибка на ногах, на протяжении 2-4 недель необходимо выпивать по 150 мг единожды за неделю или по 50 мг раз в сутки. Курс лечения может быть увеличен до 6 недель, имеются медицинские противопоказания.
- Тербинафин-МФФ. Это аллиламины, которые нарушают синтез стерола в клеточных грибах. В 1 упаковке находится 10 таблеток, предназначенных для приема внутрь. Для здоровых ногтей необходимо принимать внутрь по 1-2 таблетки за сутки на протяжении 2-3 недель. Препарат отлично помогает от всех видов грибов, не рекомендован пациентам с хроническими заболеваниями печени и почек.
- Кетоконазол. Успешно лечит поверхностные и системные микозы при отсутствии обширных поражений печени и почек. Принимать рекомендуется 1 пилюлю за день независимо от приема пищи, запивать водой. Длительность интенсивной терапии – до окончательного исчезновения тревожной симптоматики.
Лаки
Эффективное лечение ногтей на ногах протекает при участии специальных лаков, которые можно задействовать даже при беременности, лактации. Предварительно обязательно требуется обработать обувь местными антисептиками, иначе после пройденного курса лечения возникает повторный рецидив. Многие пациенты смазывают пораженные ногтевые пластины таким составом, тем самым визуально маскируют эстетический дефект (пожелтевшие и рыхлые ногти). Чтобы убрать грибок, вот рекомендованные врачом лаки:
- Офломелид. Предназначен для лечения и профилактики микоза. Лечебный лак можно использовать 1-2 раза в неделю, но предварительно очистить ногтевые пластины.
- Офломил. Активный компонент аморолфин активен в отношении всех видов грибов. Лак наносят на пораженные ногти 2 раза в неделю, придерживаются такого лечения до 2-3 недель.
- Батрафен. Очень дорогой, но эффективный препарат, который помогает решить проблему, как вылечить грибок на ногах. Используют его по классической схеме до окончательного исчезновения тревожной симптоматики.
Лечение грибка ногтей в домашних условиях
При помощи хозяйственных приспособлений тоже можно вылечить болезненный грибок нижних конечностей. Лечение в домашних условиях не менее продуктивное, однако для обеспечения положительной динамики требуется ни одну неделю проводить ежедневные процедуры. Это могут быть компрессы, ванночки, настои, водные отвары, примочки и другие лечебные составы для применения наружно. Предварительно рекомендуется обработать очаги патологии раствором перекиси, как эффективным и общедоступным антисептиком.
Теплые ванночки
Такие водные процедуры препятствуют распространению болезнетворной инфекции, сокращают очаги патологии. Перед их использованием положено вымыть ноги хозяйственным мылом, просушить. Воду для ванночки подогревать до комнатной температуры, а саму процедуру проводить не более 15 минут. Распарьте ноги, после чего наденьте теплые носки, чтобы согреть ступни. Водные процедуры рекомендуется проводить перед сном, хватает 1 сеанса за сутки. Например, после уксусных ванночек болезненная флора погибает, поскольку грибы снижают жизнеспособность в кислой среде.


Ванночка с чистотелом
Для приготовления водного настоя рекомендуется залить 1 ст. л. предварительно измельченного чистотела 1 ст. крутого кипятка. Настоять растительный состав под накрытой крышкой, процедить концентрат и разбавить теплой водой (1 – 2 л). После этого, чтобы вылечить грибок, положено опустить ноги в жидкость, выждать 15 – 20 минут. Затем надеть теплые носки, не снимать до утреннего пробуждения.
Кофейная ванночка
Для приготовления этого народного средства требуется 4-5 ст. л. молотого кофе залить 1 л кипятка и заварить традиционным способом. В процеженном составе комнатной температуры необходимо распарить ноги на протяжении 20 – 25 минут. После, не вытирая ступни, сразу же спрятать их в теплые носки, которые не снимать до утра. Рецепт эффективный, а проводить водные процедуры рекомендуется на протяжении 2-3 недель ежедневно, иначе болезнь вновь прогрессирует.
Чем лечить застарелый грибок ногтей на ногах
В запущенных клинических картинах врачи отдают предпочтение ванночкам с морской солью, часто задействуют пищевую соду. Рецепт приготовления обоих лекарств идентичный: 1 ст. л. сырья положено разбавить 1 л воды, подогреть до комнатной температуры до полного растворения кристаллов. После этого опустить ступни и не вытягивать до полного остывания воды. Водные процедуры проводить ежедневно, дополнительно пить противогрибковые препараты.
Лечение народными средствами
Пользуясь уксусной водой или щелочной смесью, у пациента могут возникнуть аллергические реакции на коже. Чтобы этого не произошло, предварительно требуется провести тест на чувствительность кожных покровов при помощи смоченных в составе ватных дисков. Если на тыльной стороне руки признаков аллергии не возникло, разрешается использовать эти народные средства по назначению. Аллергическая реакция может возникнуть и к чесноку, кашицу которого наносят на зоны грибковых поражений в виде компрессов. Другие, более безопасные рецепты представлены ниже.
Раствор йода
Чтобы быстро вылечить недуг, в теплую воду необходимо добавить 5-7 капель йода, перемешать и опустить нижние конечности. Проводить водную процедуру желательно четверть часа, потом вытереть ступни и надеть носки. Если времени на ванночки не хватает, дерматологи рекомендуют качественно обработать пораженную поверхность концентрированным антисептиком – сделать йодную сетку.
Масло чистотела
Такую масляную основу можно приготовить в домашней обстановке или свободно купить в аптеке. Чтобы вылечить грибок ног, пациент перед сном должен натирать зоны поражения концентрированным чистотелом, надевать сверху теплые носки. Если средство не помогает или вызывает аллергию, есть альтернатива. Чтобы вылечить грибок, лучше соединить масло растительное и чистотела в соотношении 1:1, томить 3 часа на водяной бане. Охлажденный состав наносить на предварительно распаренные ноги ежедневно в течение 1-2 недель.


Профилактика
Важно знать, как можно вылечить грибок на ногах, и как своевременно предотвратить столь неприятное инфицирование на ногах. Пациентам положено соблюдать элементарные меры профилактики, исключить воздействие патогенных факторов. Профилактические мероприятия представлены ниже:
- ежедневно соблюдать правила личной гигиены;
- не пользоваться чужой обувью, не примерять на голую ногу;
- контролировать потливость ног, избегать повышенной влажности;
- приобрести личные резиновые тапочки для бани, сауны и бассейна.
Видео
 Малышева: Грибок стопы и ногтей на ногах — правильное лечение. Как лечить грибок, его симптомы?
Малышева: Грибок стопы и ногтей на ногах — правильное лечение. Как лечить грибок, его симптомы?
Внимание! Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Рассказать друзьям:Статья обновлена: 13.05.2019
sovets.net
Эффективное лечение грибка стопы в домашних условиях
Грибок стопы – инфекционное заболевание, сопровождающееся дискомфортом, вызванным зудом, шелушением. Для лечения грибковой инфекции в домашних условиях рекомендуется использовать аптечные препараты и средства народной медицины. Перед началом лечения необходимо проконсультироваться с дерматологом.
Основные правила лечения
Чтобы быстро избавиться от грибка стопы домаследует соблюдать несколько правил лечения. Прежде всего, нужно обратиться к специалисту – дерматологу, который подтвердит диагноз и назначит соответствующее лечение медикаментозными препаратами и народными средствами.
В ходе лечения нужно соблюдать диету, с низким количеством сахара в суточном рационе: убрать сладкое, мучное, соки, консервы. Правильное питание снизит вероятность размножения грибковой инфекции. В ходе терапии исключить использование косметического лака, так как он создает темную и влажную среду, которая является благоприятной для размножения инфекции. Вместо лака на время лечения отдавать предпочтение йоду, с помощью которого проводить обработку ногтевой пластины и кожи, пораженной грибком.
Методы лечения грибка на ногах в домашних условиях
Далее необходимо поэтапно соблюдать правила ухода за больной кожей:
- Гигиенический душ для ног с противогрибковым мылом;
- Размягчение кожных покровов стопыораженных грибком, с помощью ванночек;
- Удаление мертвой кожи специальными щетками и пемзой;
- Использование противовоспалительных средств, назначенных дерматологом.
В ходе лечения важно провести дезинфекцию напольных покрытий и обуви. Это поможет снизить вероятность возникновения рецидивов.
При возникновении первых признаков грибка стопы не стоит паниковать и выбрасывать всю обувь – достаточно провести ее дезинфекцию с помощью специальных аптечных средств или уксуса.
Для обработки обуви несколько ватных тампонов смочить уксусом и обработать внутреннюю поверхность ботинок. Два тампона с уксусом положить в носовую часть туфлей. Для лучшей эффективности поместить обувь в полиэтиленовый пакет и оставить на ночь. Утром достать вату и просушить в хорошо проветриваемом помещении.
Важно!
Все работы с уксусом необходимо проводить строго в перчатках, так как уксусная кислота вызывает ожоги.
Уксус в борьбе с грибковой инфекцией
Быстрый способ лечения грибка стопы в домашних условиях – ванночки с уксусом. Кислота помогает справиться с неприятным запахом стоп, убивает грибок, не позволяя размножаться. Для приготовления ванночки потребуется на 6 л теплой воды 200 мл уксуса. Длительность процедуры не более 15 минут. После ванночки ноги тщательно вытереть полотенцем.
Необходимо быть предельно аккуратным при работе с уксусом и строго соблюдать пропорции — уксусная кислота может вызвать сильные ожоги кожи.
При наличии противопоказаний горячие процедуры заменить на мази от микоза с уксусом. Вот несколько рецептов:
- Винный уксус, глицерин, диметилфталат и растительное масло смешать в равных пропорциях до образования однородной массы. После теплого душа нанести на чистую кожу ступни, надеть теплые носки.

Ингредиенты для мазей от грибка стопы на уксусной основе
- К компонентам первого рецепта добавляется яйцо, которое способствует сужению пор, предотвращает потливость. Влажная и теплая среда отличная среда для размножения грибка.
- Винный уксус и эвкалиптовое масло смешать в равных пропорциях (по 3 ст. л), добавить 5 ст. л. меда. Полученную пасту наносят на больное место и надевают теплые носки. Подобная мазь способствует устранению неприятного запаха, препятствует размножению грибка и восстанавливает эпидермис.
- Вылечить в домашних условиях грибок можно с помощью уксуса и морковного сока. Для этого морковь измельчить с помощью мясорубки (блендера), отжать сок. Смешать компоненты в равных количествах. Протирать смоченным ватным диском стопы, пораженные грибковой инфекцией.
- Уксус, спирт и глицерин используется при тяжелом течении заболевания. Ингредиенты смешать в пропорции 1:1:1. Противогрибковым кремом смазывать стопу и ногти.
Хозяйственное мыло – простой способ лечения грибка стопы дома
Хозяйственное мыло используется для первичной обработки стопы и ванночек. С помощью хозяйственного мыла легко избавиться от шелушения. Для этого распаренные стопы обработать хозяйственным мылом и растереть щеткой. После процедуры ноги промыть проточной теплой водой.
Для приготовления ванночки понадобится тертое хозяйственное мыло, размоченное в воде и пищевая сода. Компоненты смешать в равных пропорциях и добавить в воду. Парить ноги в полученном растворе 15 минут. Предварительно вымыть ноги антибактериальным мылом под проточной водой и обработать стопы содой в качестве скраба.
Чистотел
Чистотел является действенным и одним из наиболее эффективных средств при заболеваниях кожи. При грибке стопы используются свежее и сушеное растение, на основе которого делаются ванночки и компрессы.
Для ванночек необходимо приготовить настой чистотела:40 г сушеной травы на 200 мл воды. Чистотел залить водой, довести до кипения, настоять до охлаждения. Добавлять в воду для ванночек: 200 мл настоя на 5 л воды. Длительность процедуры не более 20 минут и не чаще чем раз в два дня. Из этого же настоя можно приготовить компресс. Для этого достаточно смочить марлю в отваре и наложить на участки стопы, пораженные грибковой инфекцией.
При наличии гнойничков или воспаления потребуется свежее растение чистотела или его сок, с помощью которого обрабатываются трещины и сыпь. Сок чистотела использовать раз в 3 дня до полного излечения.
Важно!
Сок чистотела ядовит и может привести к сильным ожогам. Требуется консультация специалиста.
Аптечные средства против грибковой инфекции
Для лечения грибка стопы большинство пациентов предпочитают использовать аптечные средства, которые отпускают без рецепта. К таким относятся: спиртовой раствор йода и перекись водорода.

Ингредиенты для противогрибковых ванночек
Перекись водорода при грибке стопы
Лечение грибковой инфекции будет эффективным, если регулярно использовать перекись водорода, которая обладает отличным дезинфицирующим действием, предотвращает размножение инфекции и ее распространение на новые участки кожи.
Ванночки с перекисью водорода: на 5 л теплой воды понадобится 50 капель средства. Длительность процедуры около 10 минут.
Компресс на основе пероксида водорода: ватный диск или марлю (бинт) смочить в растворе и наложить на поврежденные грибком участки на 20 минут.
Важно!
Перекись водорода использовать с особой осторожностью, так как она может вызвать ожог кожи. Необходимо соблюдать пропорции. Для проведения процедур отдавать предпочтение перекиси водорода 3%.
Йод как народное средство против грибка
Как лечить грибок стопы в домашних условиях йодом? Достаточно просто. На его основе можно приготовить ванночки для ног или просто обрабатывать пораженные участки кожи.
Для ванночки потребуется 30 мл йода на 5 л теплой воды. Опустить ноги в воду и парить в течение 20 минут. После высушить ноги полотенцем.
Для обработки грибка на ногах смешать 1:1 йод и медицинский спирт. После ванночки распаренные ноги обрабатывать полученным раствором. При отсутствии спирта дома обрабатывать пораженные грибком участки стопы смоченным в йоде ватным диском.
Курс лечения с использованием раствора йода составляет 30 дней. Процедуру проводить раз в два дня.
Важно!
Раствор йода использовать с осторожностью. Злоупотребление может высушить кожу. Йод противопоказан при некоторых эндокринных заболеваниях, связанных с дисфункцией щитовидной железы.
Мази, кремы для лечения грибка стопы
Чем лечить микоз на стопе из аптечных средств? Фармацевтические компании с этой целью предлагают использовать препараты местного (кремы, мази) и системного действия (таблетки, капсулы).
Лечение препаратами местного назначения является наиболее эффективным, так как происходит прямое влияние активных компонентов на пораженные участки стопы. Мази являются более жирными, поэтому их рекомендуется применять для лечения сухости, бляшек и чешуек. Используют на ночь, накладывая повязку. Утром врачи рекомендуют использовать крем, который обладает более легкой текстурой и лучше впитывается в кожу.
Аптечные кремы и мази от грибка стопы
Самый быстрый способ лечения грибка стопы – это регулярное использование препарата Ламизил. Данное средство выпускается в форме крема, мази, геля, спрея, раствора и таблеток, что обеспечивает комплексное лечение грибка стопы. В его состав входит тербинафин, который эффективен против большинства возбудителей грибка. Мазь, крем, гель наносится на подготовленную стопу в течение 7-10 дней дважды в сутки. Спрей распыляется по пораженным участкам стопы.
Миканазол – еще одно эффективное средство для лечения грибка стопы, с активным компонентом миканозол. Быстро проникает в кожу, борется с грибковой инфекцией. Регулярное применение предотвращает рецидив грибка. Обладает противовоспалительным и противозудным эффектом. Курс лечения составляет от 2 до 3 месяцев.
Избавиться от грибка стопы поможет крем Бифосин. Используется для лечения хронической грибковой инфекции, возбудителем которой являются дрожжевые грибки. Борется с чрезмерной потливостью и неприятным запахом стоп. Крем наносится на подготовленную стопу и укутывается тканью. Подобный компресс менять раз в сутки, смывая крем теплой водой с мылом. Курс лечения — неделя.
При грибке стопы и других заболевания кожи эффективна мазь Левомеколь. Обладает бактерицидным, ранозаживляющим и регинерирующим эффектами. Способствует нормализации работы сальных желез, что снижает вероятность повторного возникновения грибка. Во время лечения необходимо следовать инструкции.
Эффективно и быстро лечить грибок стопы можно и в домашних условиях. Для этих целей используются средства народной медицины и медикаментозные препараты общего и местного действия. Длительность комплексного лечения составляет один месяц.
nogivnorme.ru
чем лечить — быстрые и эффективные наружные и системные средства
Грибок на ногах — инфекционное заболевание, которое вызывают патогенные микроорганизмы, локализующиеся на коже, в межпальцевых промежутках и ногтевых пластинах. Оно приносит ощутимый дискомфорт и провоцирует серьезные осложнения. Рассмотрим подробнее, чем лечить грибок на ногах, чтобы предотвратить переход болезни в хроническую форму и исключить рецидивы.
Причины и симптомы
Заболевание вызывают споры Trichophyton rubrum и другие дрожжевые и плесневые грибки. При благоприятных условиях они быстро размножаются, стремительно ухудшая состояние ног.
Врачи выделяют несколько факторов, способствующих развитию патогенной микрофлоры:
- ослабленный иммунитет;
- чрезмерная потливость стоп;
- обувь, подобранная не по размеру;
- натоптыши, мозоли, царапины на ногах;
- хронические инфекционные и эндокринные заболевания;
- длительный прием антибиотиков;
- отсутствие гигиены;
- ношение обуви из искусственных материалов, не пропускающих воздух;
- плоскостопие.
Дети более восприимчивы к микотической инфекции. Их иммунитет еще недостаточно сформирован, кожа на ногах слишком тонкая, поэтому грибки с легкостью проникают в организм и начинают размножаться.
При инфицировании кожи ног быстро появляются неприятные симптомы. Чаще всего первичное заражение происходит в межпальцевых промежутках, постепенно распространяясь на стопу. Многие возбудители болезни поражают и ногтевые пластины, вызывая развитие онихомикоза — грибка ногтей.
Патология имеет несколько стадий, для которых характерны определенные признаки.
- Начальная стадия — скрытая, дающая о себе знать незначительным шелушением между пальцами, которому человек редко придает значение.

- Затем формируются небольшие трещины, шелушение усиливается и плавно захватывает боковую часть стопы. Кожа покрывается мелкими чешуйчатыми пластинами, и развивается сквамозный микоз.
- Постепенно симптомы обостряются. Появляется зуд, жжение, пораженная область уплотняется, делается шероховатой. Когда грибок переходит в гиперкератотическую форму, эпидермис теряет эластичность, на нем четко проявляется кожный рисунок. Жжение между пальцами усиливается.
- Если начинается интертригиозная стадия, болезнь часто поражает ногти. На них появляются желто-коричневые пятна, они деформируются и крошатся. Больного постоянно тревожит неприятный запах, исходящий от ног. Кожный покров отслаивается, образуются мелкие язвы и глубокие трещины, причиняющие боль при ходьбе.

Запущенная форма болезни приводит к тому, что между пальцами и на стопах появляется сыпь. Небольшие плотные пузырьки часто сливаются друг с другом. Когда они лопаются, на их месте остаются мокнущие раны, которые сильно чешутся.
Пути заражения
Грибковые споры долго сохраняют жизнеспособность в окружающей среде, поэтому заразиться болезнью легко в самых неожиданных местах. Но наиболее благоприятными условиями для их развития является тепло и повышенная влажность.  За счет этого в зоне риска находятся люди, посещающие:
За счет этого в зоне риска находятся люди, посещающие:
- бассейны;
- бани;
- сауны;
- фитнес-центры;
- пляжи.
Грибок может оказаться на любых вещах, находящихся там, даже если проводится регулярная дезинфекция. Поэтому в таких местах надо избегать предметов общего пользования и обязательно брать с собой сменную обувь.
Под угрозой находятся военнослужащие. Чаще всего солдаты в армии носят неудобную обувь, не пропускающую воздух. Из-за этого ноги потеют, появляются микротравмы, в которые проникает грибок.
Существует два типа заражения. Первый — прямой путь при непосредственном контакте с возбудителем инфекции во время общения с больным человеком, ухода за животным, при ходьбе босиком по земле и песку. Второй — непрямой путь ведет к заражению через предметы, принадлежащие инфицированным людям или домашним любимцам.
Диагностика
Чтобы лечение грибка было успешным, необходима консультация дерматолога. Специалист проведет визуальный осмотр, внимательно изучив очаги поражения.
Для правильной постановки диагноза важно рассказать доктору обо всех тревожных симптомах и сообщить о ранее перенесенных микозах и других заболеваниях.
 Чтобы точно установить наличие инфекции и тип возбудителя, врач должен взять кровь, соскоб ногтя или кожи на анализ. Лабораторные тесты нужно провести в обязательном порядке. Существует более 500 видов грибков, которые имеют неодинаковый порог устойчивости к медикаментам и требуют разной тактики лечения.
Чтобы точно установить наличие инфекции и тип возбудителя, врач должен взять кровь, соскоб ногтя или кожи на анализ. Лабораторные тесты нужно провести в обязательном порядке. Существует более 500 видов грибков, которые имеют неодинаковый порог устойчивости к медикаментам и требуют разной тактики лечения.
- Микроскопическое исследование показывает присутствие грибов. Образец обрабатывают специальными препаратами и изучают под микроскопом, пытаясь найти споры. Такой тест позволяет определить присутствие грибка и его концентрацию.
- Более точные результаты обеспечивает бакпосев. Биологический материал помещают в питательную среду. Если в соскобе присутствуют патогенные клетки, из них начинают расти грибковые колонии, которые подвергаются тщательному исследованию. Анализ занимает от 2 дней до 4 недель. Время зависит от типа инфекции.

- ПЦР — полимеразная цепная реакция — необходима, чтобы установить конкретный вид грибка, выявив ДНК возбудителя. Для проведения нужен соскоб с пораженной области. Результативность теста около 100%.
- Иммуноферментный анализ крови — ИФА — берется из вены и позволяет выявить титр антител к определенному возбудителю и узнать точную причину заболевания.
В больницу следует обращаться при любых изменениях состояния кожи. Нельзя игнорировать даже незначительное шелушение и зуд между пальцами. Иначе болезнь поразит стопу, ногти, и ее будет сложнее вылечить.
Лечение
Грибок на ногах требует комплексного подхода. Интенсивность лечения зависит от типа инфекции и степени поражения кожи и ногтей.
Терапия включает в себя медицинские препараты для внутреннего, наружного применения и тщательную гигиену. В качестве вспомогательного метода подходит использование рецептов народной медицины.
Медикаменты
Схема терапии должна быть назначена врачом исходя из клинической картины больного. Для лечения взрослых людей используются лекарства в капсулах или таблетках, противогрибковые кремы и мази. Способы борьбы направлены на устранение патологических микроорганизмов и заживление кожного покрова. Прием медикаментов нельзя прекращать до полного выздоровления.
Кремы
Продуктивное лечение грибка обеспечивают кремы. Они обладают легкой текстурой и быстро впитываются. При выборе средства нужно учитывать противопоказания к использованию и придерживаться рекомендаций специалиста.
Накладывать крем следует регулярно, предварительно тщательно вымыв кожный покров хозяйственным мылом и высушив.
Хорошие результаты обеспечивают:
- Бифунал. Это современное средство, эффективное против многих видов грибков, благодаря основному действующему веществу бифоназолу. Он быстро разрушает патогенные споры и уничтожает грибковые колонии. Наносится 1 раз в день перед сном тонким слоем. Курс лечения — 2—3 недели.

- Экзодерил. Крем на основе нафтифина гидрохлорида, синтетического антимикотика. Он оказывает мощное бактерицидное и фунгицидное действие. При использовании средства клеточная структура грибков разрушается, они прекращают размножаться и погибают. Крем востребован на любых стадиях микоза стоп. Небольшое количество препарата наносят на кожу и тщательно втирают в больные места 1 раз в день. Длительность курса подбирается индивидуально. Время варьируется от 2 до 8 недель.
Мази
Выбор противогрибковых мазей очень широк. Перед началом лечения следует исключить аллергическую реакцию и другие побочные явления. Чтобы вывести грибок, врачи рекомендуют:
- Клотримазол. Белая однородная мазь помогает при разных проявлениях микотической инфекции, глубоко проникает в дерму, заживляет трещины и эрозии. Средство тонко распределяется по коже 3 раза в день. Лекарство должно впитаться самостоятельно. Время лечения — 1—2 месяца.

- Залаин. Это мазь широкого спектра действия, эффективная от большинства грибов и бактерий. В нее входит сертаконазол — вещество, останавливающее развитие инфекции и заживляющее повреждения. Препаратом нужно смазывать кожу дважды в день на протяжении месяца.
Если грибковое поражение стоп осложняется вторичной инфекцией и другие средства не приносят ожидаемого результата, дерматолог назначает мази на основе глюкокортикостероидов.
Лекарства быстро снимают воспаление и останавливают болезнь на любой стадии, но имеют много противопоказаний. Их нужно принимать строго по инструкции, не превышая дозировку. К таким мазям относятся Микозолон, Тридерм.
Действенное средство, чтобы вывести все признаки грибка, — салициловая мазь. Это простой и недорогой препарат, который можно использовать двумя способами:
- обрабатывать пораженную область 3 раза в день;
- перед сном наносить средство под повязку и оставлять на ночь.
После компрессов кожа может сильно шелушиться и облазить. Избавиться от таких проявлений легко содовыми ванночками (1 столовая ложка соды на 1 л горячей воды). Процедуру нужно делать через день на протяжении всего лечения.
Таблетки
Чтобы усилить эффективность терапии, использование наружных средств часто совмещают с внутренним приемом медикаментов. Таблетки могут сильно влиять на организм в целом, поэтому их нельзя принимать бесконтрольно.
Лечить ногтевой грибок рекомендуется фунгистатическими и фунгицидными препаратами, которые подавляют рост грибковой колонии и уничтожают патогенную флору.
- Флуконазол. Лекарство относится к группе азолов и быстро останавливает прогрессирование инфекции. Курс терапии продолжается до 4 недель. В запущенных случаях он может быть продлен еще на 2 недели.
- Ламизил. Таблетки нарушают метаболизм грибков и ведут к их гибели. Длительный прием препарата может спровоцировать проблемы со стулом, боли в животе, отсутствие аппетита. Продолжительность лечения около 2 месяцев. Средство не следует использовать при хронических заболеваниях печени и почек.
- Тербинафин-МФФ. Лекарство принадлежит к группе аллиламинов, разрушающей грибки на генетическом уровне. Таблетки хорошо избавляют от большинства возбудителей болезни и способствуют регенерации кожи.
 Список противогрибковых препаратов разнообразен. Дерматолог может порекомендовать Кетоконазол, Итраконазол, Натамицин. Правила приема устанавливает врач. Нужно строго следовать его инструкции.
Список противогрибковых препаратов разнообразен. Дерматолог может порекомендовать Кетоконазол, Итраконазол, Натамицин. Правила приема устанавливает врач. Нужно строго следовать его инструкции.
Народные средства
Быстрее добиться выздоровления можно, используя в качестве дополнительной терапии народные способы. Для избавления от микоза стоп применяются:
- теплые ванночки;
- домашние мази;
- компрессы;
- примочки из лекарственных трав.
Перед лечением важно удостовериться в отсутствии индивидуальной непереносимости компонентов народных рецептов.
Мази от грибка
Побороть патогенную флору помогают мази домашнего приготовления.
- Медный купорос, желтую серу и гусиный жир соединяют в одинаковом соотношении в эмалированной емкости и тщательно размешивают. Ставят на медленный огонь, доводят до кипения и выключают. Массу нужно остудить, переложить в стеклянную банку. Хранить в темном прохладном месте. Наносить на очаги поражения утром и вечером до устранения всех симптомов.
- Можно приготовить более простой рецепт. Понадобится взять в равных пропорциях гусиный жир и древесную золу. Вымесить компоненты друг с другом до однородного состояния. Использовать дважды в день, обильно нанося на больные участки.

Компрессы и маски
- Хорошее вспомогательное средство от грибка — луково-чесночная маска. Нужно очистить 2—3 зубчика чеснока и небольшую луковицу. Измельчить и выложить кашицу толстым слоем на пораженную кожу. Прикрыть целлофаном, забинтовать и надеть носки. Проводить процедуру желательно вечером и оставлять маску до утра. После пробуждения повязку надо снять и вымыть тело водой. Лечение следует проводить ежедневно до выздоровления.
- Для компресса полезна смесь чистотела и масла чайного дерева. К столовой ложке измельченного сухого растительного сырья добавляют масло. Должна получиться густоватая паста. Ею нужно обложить места локализации грибка, обернуть ногу полиэтиленом и утеплить. Компресс делать на ночь регулярно не меньше 2 недель.

- Эффективная основа для компресса получается из лекарственных трав. Нужно влить в кастрюлю 400 мл подсолнечного или оливкового масла. Добавить туда по 1 столовой ложке цветков календулы, перечной мяты, окопника и розовой радиолы. Поставить на огонь и прогреть до 60 градусов. Выключить, поместить в темное место на сутки. Затем отфильтровать. Использовать масляную смесь для компресса на 1 час 2 раза в день. Способ обладает щадящим действием, поэтому его можно применять для лечения ребенка, при условии отсутствия аллергии на травы.
Ванночки
- Самая простая ванночка от грибка на ногах из соли и пищевой соды. Нужно растворить ингредиенты в теплой воде из расчета 1 ложка соды и 1 ложка соли на 1 л воды. Погрузить в жидкость ступни и держать 15 минут. В конце промыть конечности под краном и высушить.

- Для приготовления ванночки подходит трава молочая. Надо отмерить 3 столовых ложки сухой травы и залить их 3 л кипятка. Укутать полотенцем и настаивать 4 часа. Отцедить, слегка подогреть и перелить в таз. Держать в жидкости ноги около получаса. Периодичность процедуры 1 раз в 2 дня. Продолжительность 1 месяц.
- Угнетает развитие патогенных спор крепкий кофе. Нужно заварить напиток (1 столовая ложка молотого кофе на 250 мл воды). Когда он остынет до комфортной температуры, вылить в таз и поместить туда ступни на 20 минут. Важно, чтобы места, пораженные грибком, были покрыты водой. Лечение можно проводить ежедневно на протяжении длительного времени.
Промывания и примочки из трав
Многие лекарственные травы обладают ярко выраженным противогрибковым эффектом. Для лечения микоза стоп полезно использовать целебный сбор.
 Понадобятся:
Понадобятся:
- цветки календулы;
- дубовая кора;
- сушеные ягоды ежевики;
- трава вербена.
Компоненты нужно смешать в одинаковой пропорции. Отобрать 3 ложки сбора, залить 500 мл воды и поставить на водяную баню. Томить 20 минут, остудить и пропустить через фильтр. Травяным отваром нужно промывать стопы и пальцы ног 2—3 раза в день и делать примочки на больные участки на полчаса.
Помогает бороться с болезнью спиртовая настойка прополиса. Ее можно приобрести в аптеке. В жидкости смачивают марлю и прикладывают к стопам на 30 минут или протирают пораженные места ватным тампоном 3 раза в день.
Профилактика
Грибок стоп — коварное заболевание, требующее серьезного лечения. Чтобы снизить вероятность заражения, необходима грамотная профилактика. Рекомендуется придерживаться несложных правил:
- избегать повышенной влажности;
- не примерять чужую обувь;
- соблюдать гигиену ног.
Важно контролировать потливость. Для этого можно использовать обычный тальк. Чтобы кожа была здоровой, и на ней не появлялись трещины, нужно регулярно смазывать ее увлажняющим кремом и раз в неделю делать ванночки из соды.
В процессе лечения следует кипятить постельное белье, ежедневно менять носки и тщательно стирать их в горячей воде. Маникюрные принадлежности требуется систематически дезинфицировать. Для предотвращения повторного заражения необходимо обрабатывать внутреннюю часть обуви столовым уксусом или медицинским спиртом.
kozhainfo.com


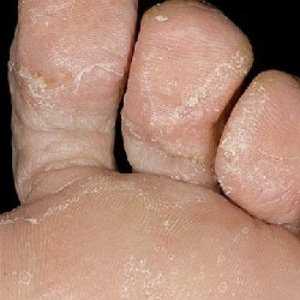
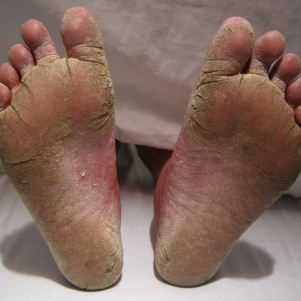
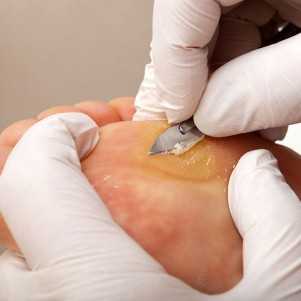
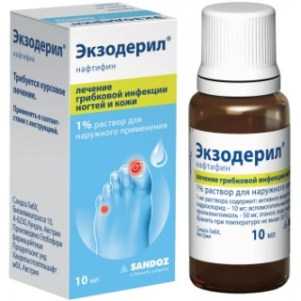

















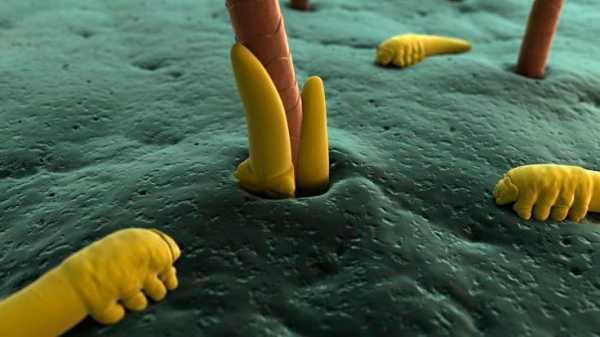
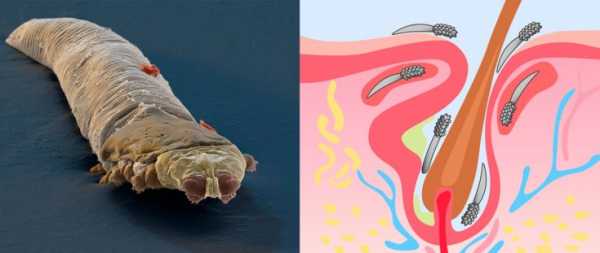
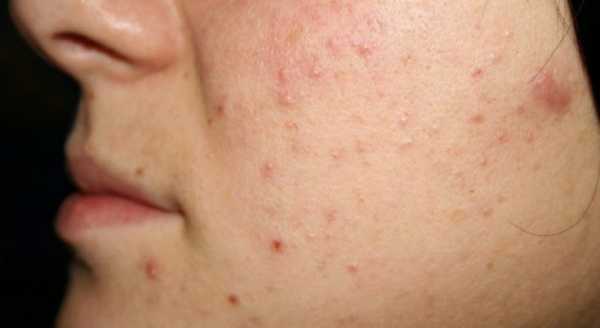





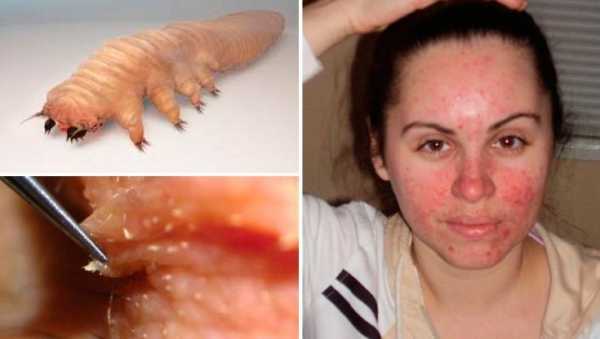
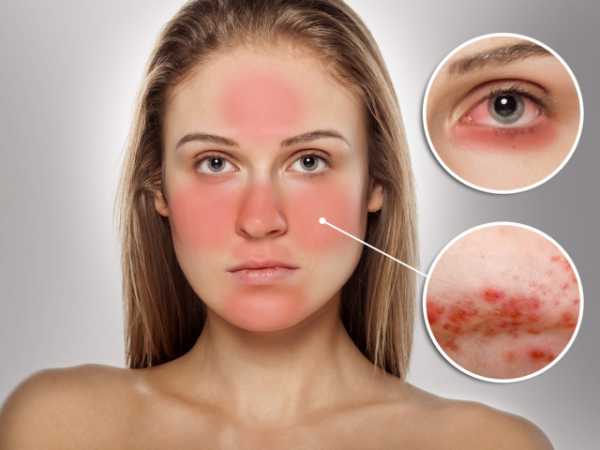







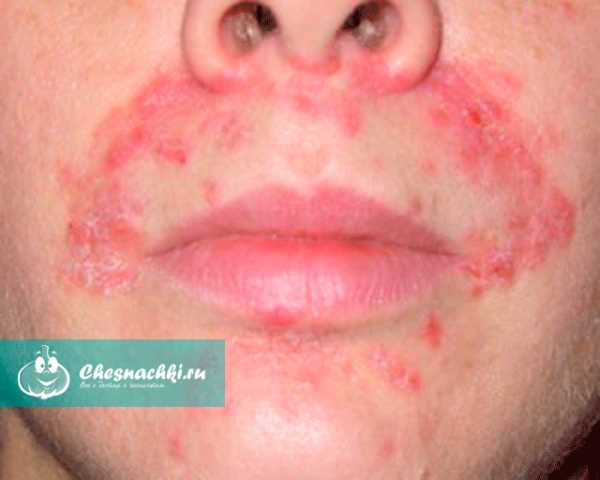
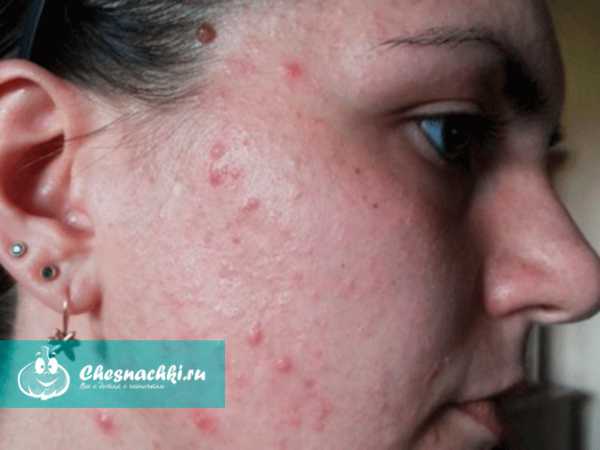
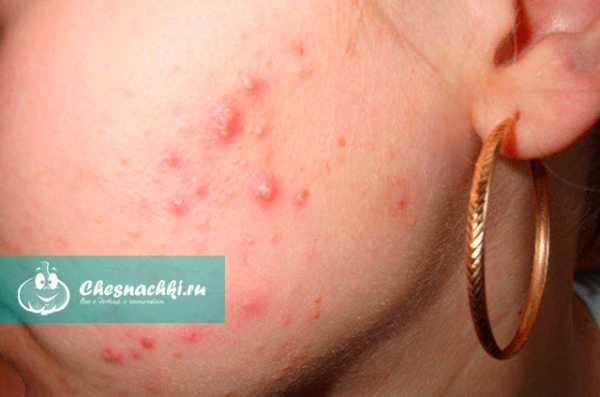

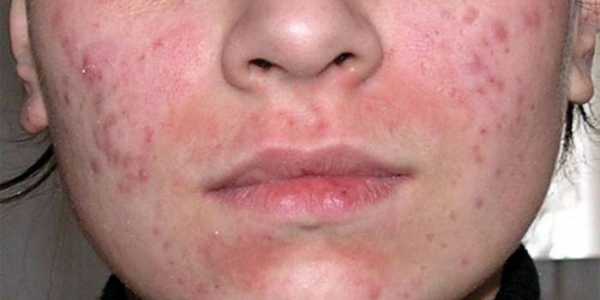







 Демодекоз: лечение демодекоза
Демодекоз: лечение демодекоза
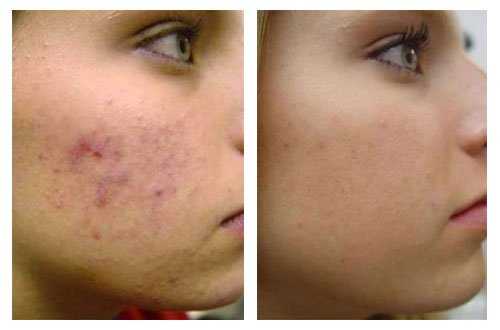
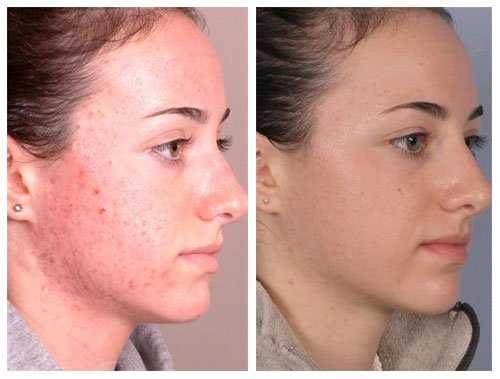

 Одним из самых эффективных средств на сегодняшний день, про которое множество положительных отзывов по лечению демодекса на лице, считается «DEMODEX COMPLEX».
Одним из самых эффективных средств на сегодняшний день, про которое множество положительных отзывов по лечению демодекса на лице, считается «DEMODEX COMPLEX».



 фото@ GreenArt_Photography/https://depositphotos.com/
фото@ GreenArt_Photography/https://depositphotos.com/


 Для того, чтобы гриб развивался и рос, его необходимо поместить в сладкий чай. Важно чай готовить в отдельной посуде. На 1 л воды берете 1 ст. ложку листового чая (в основном делают на черном чае, но можно и на зеленом. Также можно добавлять различные травы, шиповник). Заливаете чай кипятком, добавляете 2-3 ст. ложки сахара на 1 л воды, сахар тщательно растворяете, напиток настаиваете. Ждете, когда полностью чай остынет.
Для того, чтобы гриб развивался и рос, его необходимо поместить в сладкий чай. Важно чай готовить в отдельной посуде. На 1 л воды берете 1 ст. ложку листового чая (в основном делают на черном чае, но можно и на зеленом. Также можно добавлять различные травы, шиповник). Заливаете чай кипятком, добавляете 2-3 ст. ложки сахара на 1 л воды, сахар тщательно растворяете, напиток настаиваете. Ждете, когда полностью чай остынет. Чтобы чайный гриб не погиб, за ним нужен специальный уход. И нужно знать, как правильно приготовить чайный раствор для напитка.
Чтобы чайный гриб не погиб, за ним нужен специальный уход. И нужно знать, как правильно приготовить чайный раствор для напитка. Применение, рецепты и свойства лечебные чайного гриба.
Применение, рецепты и свойства лечебные чайного гриба. Существует много способов при уходе за волосами применяя чайный гриб. Все препараты из чайного гриба укрепить помогают волосы, их гуще делают и рост волос ускоряют, используют гриб при лечении заболеваний различных кожи на голове. При волос выпадении настой гриба втирать следует в волосистую часть головы массирующими движениями легкими. А для более насыщенного и цвета и интенсивного, и для того чтоб стали мягкими волосы и блестящими, ополаскивать следует настоем гриба сразу за мытьём волос головы.
Существует много способов при уходе за волосами применяя чайный гриб. Все препараты из чайного гриба укрепить помогают волосы, их гуще делают и рост волос ускоряют, используют гриб при лечении заболеваний различных кожи на голове. При волос выпадении настой гриба втирать следует в волосистую часть головы массирующими движениями легкими. А для более насыщенного и цвета и интенсивного, и для того чтоб стали мягкими волосы и блестящими, ополаскивать следует настоем гриба сразу за мытьём волос головы.

 Благодаря антибактериальным веществам, входящим в состав этого напитка, его принимают при заболевании дыхательных и мочевыводящих путей, при отите, туберкулезе, нарывах, стоматитах и отравлениях.
Благодаря антибактериальным веществам, входящим в состав этого напитка, его принимают при заболевании дыхательных и мочевыводящих путей, при отите, туберкулезе, нарывах, стоматитах и отравлениях.
 7. Чтобы улучшить состояние волос и уменьшить жирность, их нужно промывать настоем чайного гриба. При ломкости, пряди следует промывать чайным квасом с добавлением 1:1 настоя крапивы.
7. Чтобы улучшить состояние волос и уменьшить жирность, их нужно промывать настоем чайного гриба. При ломкости, пряди следует промывать чайным квасом с добавлением 1:1 настоя крапивы.





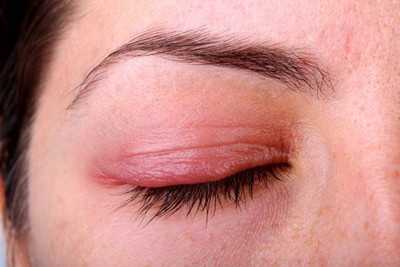 Демодекоз век – это заболевание кожи, основной причиной развития которого является клещ рода Демодекс – железница угревая.
Демодекоз век – это заболевание кожи, основной причиной развития которого является клещ рода Демодекс – железница угревая. Если температура тела у человека повышенная, то паразиты становятся максимально активными.
Если температура тела у человека повышенная, то паразиты становятся максимально активными.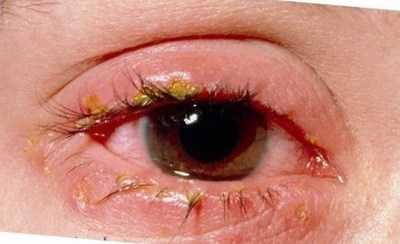 Опасность демодекоза век в том, что он находится в спящем состоянии.
Опасность демодекоза век в том, что он находится в спящем состоянии.
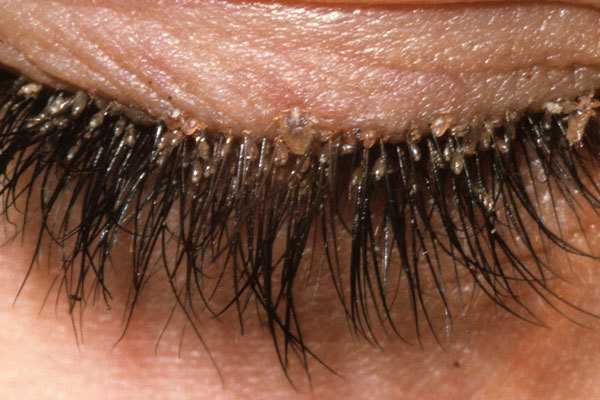
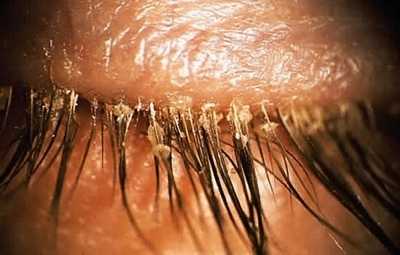 Травяной отвар. Для его приготовления использовать высушенную и измельченную кору дуба и липы. Взять каждый ингредиент по 10 г и залить 1,5 стаканами кипятка. Томить на медленном огне в течение 5 минут. Смочить в отфильтрованной и остывшей жидкости ватный диск, приложить его на веки. Для каждого глаза необходим индивидуальный компресс. Длительность процедуры 30 минут. Проводить ее нужно регулярно, пока не отступят все симптомы.
Травяной отвар. Для его приготовления использовать высушенную и измельченную кору дуба и липы. Взять каждый ингредиент по 10 г и залить 1,5 стаканами кипятка. Томить на медленном огне в течение 5 минут. Смочить в отфильтрованной и остывшей жидкости ватный диск, приложить его на веки. Для каждого глаза необходим индивидуальный компресс. Длительность процедуры 30 минут. Проводить ее нужно регулярно, пока не отступят все симптомы. Демодекоз – дерматологическое поражение кожи век клещом Demodex.
Демодекоз – дерматологическое поражение кожи век клещом Demodex.
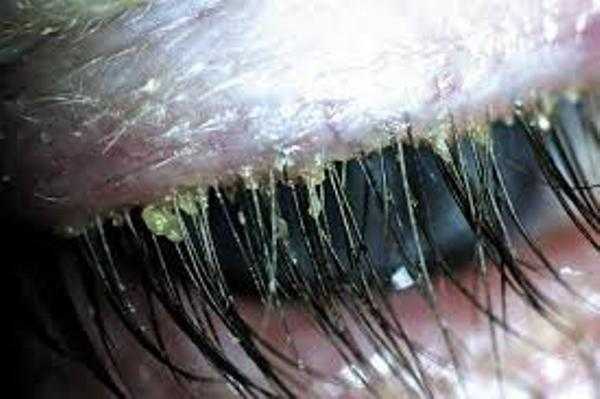
 Мазь наносится на веки 1-2 раза в день до трех месяцев (длительность курса лечения устанавливается лечащим врачом индивидуально).
Мазь наносится на веки 1-2 раза в день до трех месяцев (длительность курса лечения устанавливается лечащим врачом индивидуально). Лучше добавлять по вкусу немного сахара или меда.
Лучше добавлять по вкусу немного сахара или меда.
 Использование косметики низкого качества может спровоцировать воспаление века.
Использование косметики низкого качества может спровоцировать воспаление века. Крепкую заварку можно использовать для промывания глаз.
Крепкую заварку можно использовать для промывания глаз.
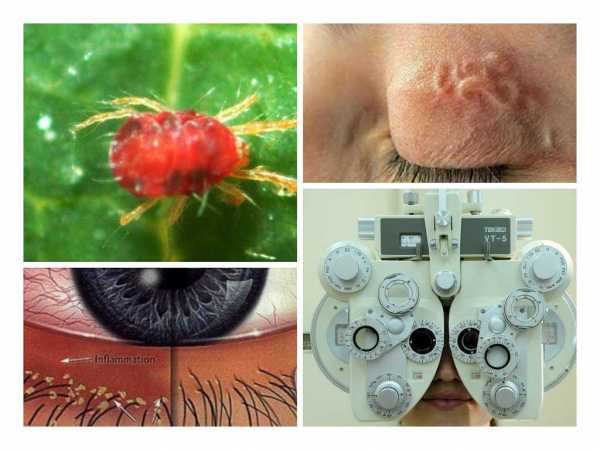
 Сухость кожи — одна из причин появления зуда
Сухость кожи — одна из причин появления зуда Зуд с покраснением кожи может свидетельствовать о дерматите
Зуд с покраснением кожи может свидетельствовать о дерматите Зуд на голове может быть причиной себореи
Зуд на голове может быть причиной себореи Зуд кожи тела является причиной чесотки, лечение которой должно назначаться после диагностики, исходя из сопутствующих симптомов. Одним из таких проявлений выступает специфическая сыпь. Она отличается чесоточными ходами, которые имеют вид маленьких полосок, длинной до 15 мм с небольшим пузырьком в конце.
Зуд кожи тела является причиной чесотки, лечение которой должно назначаться после диагностики, исходя из сопутствующих симптомов. Одним из таких проявлений выступает специфическая сыпь. Она отличается чесоточными ходами, которые имеют вид маленьких полосок, длинной до 15 мм с небольшим пузырьком в конце. Осень и весна — сезоны обострения зуда у больных ВСД
Осень и весна — сезоны обострения зуда у больных ВСД Стресс может быть причиной зуда
Стресс может быть причиной зуда Прием медикаментов — одна из причин зуда
Прием медикаментов — одна из причин зуда Кокосовое масло поможет снять воспаление и зуд кожи головы
Кокосовое масло поможет снять воспаление и зуд кожи головы Вазелин эффективен при экземах
Вазелин эффективен при экземах

 Алоэ вера содержит вещества, обладающие антибактерицидными и противовоспалительными свойствами. Кроме того, растение содержит большое количество витамина E, который полезен против ожогов и воспалений кожи. Чтобы успокоить зуд лучше использовать свежее растение. Если алоэ вера растет дома, следует отрезать его листик и выдавить сок на чешущуюся область. Можно купить гель алоэ вера в любой аптеке. Если кожа красного цвета и сильно воспалена, либо на ней имеется открытая рана, не рекомендуется применять гель этого растения.
Алоэ вера содержит вещества, обладающие антибактерицидными и противовоспалительными свойствами. Кроме того, растение содержит большое количество витамина E, который полезен против ожогов и воспалений кожи. Чтобы успокоить зуд лучше использовать свежее растение. Если алоэ вера растет дома, следует отрезать его листик и выдавить сок на чешущуюся область. Можно купить гель алоэ вера в любой аптеке. Если кожа красного цвета и сильно воспалена, либо на ней имеется открытая рана, не рекомендуется применять гель этого растения. Рекомендуется носить свободную одежду из натуральных волокон. Хлопок не только является гипоаллергенным, но и позволяет коже дышать, что способствует эффективному испарению пота с ее поверхности. Кроме того, хлопок очень легко стирается, сушится и хранится в сравнении с другими типами тканей. Другими тканями, сделанными из природных волокон, которые не раздражают кожу, являются льняная и шелковая. Следует соблюдать осторожность с кожаной одеждой, поскольку она является достаточно грубой.
Рекомендуется носить свободную одежду из натуральных волокон. Хлопок не только является гипоаллергенным, но и позволяет коже дышать, что способствует эффективному испарению пота с ее поверхности. Кроме того, хлопок очень легко стирается, сушится и хранится в сравнении с другими типами тканей. Другими тканями, сделанными из природных волокон, которые не раздражают кожу, являются льняная и шелковая. Следует соблюдать осторожность с кожаной одеждой, поскольку она является достаточно грубой.










 Почему чешется. Причины
Почему чешется. Причины


 Липидовосстанавливающий очищающий крем-гель для лица и тела младенцев, детей и взрослых Lipikar Syndet AP+, La Roche-Posay содержит масло ши, витамин В3, а также пробиотик для восстановления кожи.
Липидовосстанавливающий очищающий крем-гель для лица и тела младенцев, детей и взрослых Lipikar Syndet AP+, La Roche-Posay содержит масло ши, витамин В3, а также пробиотик для восстановления кожи. 



























 В любом возрасте характерным симптомом кровотечения у женщины является продолжительные обильные выделения, длящиеся более недели с признаками анемии, подтверждающимися анализом крови и следующими симптомами:
В любом возрасте характерным симптомом кровотечения у женщины является продолжительные обильные выделения, длящиеся более недели с признаками анемии, подтверждающимися анализом крови и следующими симптомами:

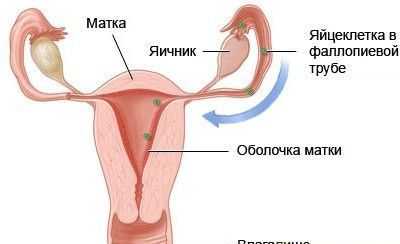




 на две большие группы:
на две большие группы: Цель лечения маточных кровотечений – это его устранение, восполнение кровопотери, выяснение и лечение причины, а также профилактика. Любое маточное кровотечение лечения требует незамедлительного, так как опасно оставлять женщину без надлежащей терапии в таком состоянии.
Цель лечения маточных кровотечений – это его устранение, восполнение кровопотери, выяснение и лечение причины, а также профилактика. Любое маточное кровотечение лечения требует незамедлительного, так как опасно оставлять женщину без надлежащей терапии в таком состоянии.



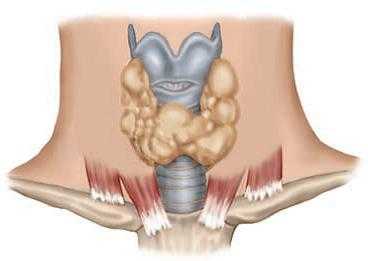
 Невзирая на ее крошечный размер и маленький вес – приблизительно двадцать граммов, железа считается «генератором» жизненной энергии. Не зря ее именуют рабочей пчелкой.
Невзирая на ее крошечный размер и маленький вес – приблизительно двадцать граммов, железа считается «генератором» жизненной энергии. Не зря ее именуют рабочей пчелкой.
 Репродуктивная функция организма женщины напрямую связана со здоровьем щитовидной железы
Репродуктивная функция организма женщины напрямую связана со здоровьем щитовидной железы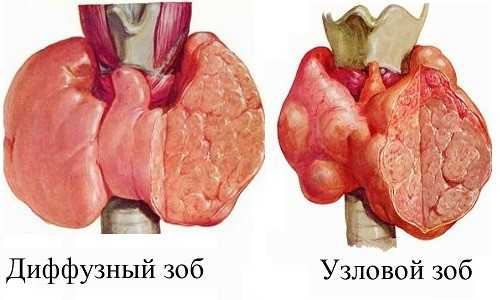 Прием гормональных препаратов может отразиться на здоровье щитовидки
Прием гормональных препаратов может отразиться на здоровье щитовидки Во время развития зоба женщины зачастую испытывают сильную раздражительность и упадок сил
Во время развития зоба женщины зачастую испытывают сильную раздражительность и упадок сил


 Время не стоит на месте, а методы лечения совершенствуются, и такое тяжелейшее заболевание носа, как синусит, можно вылечить, не прибегая к проколу (пункции). Вокруг воспаления гайморовых пазух витает множество мифов и легенд, которые мы развеем в этой статье. Например, некоторые думают, что если выделения из носа зеленые или желтые, то это уже гайморит, удивительно, но это могут быть симптомы простого насморка, а синусит должен сопровождаться дополнительными признаками, которых мы не раз коснемся в этой статье.
Время не стоит на месте, а методы лечения совершенствуются, и такое тяжелейшее заболевание носа, как синусит, можно вылечить, не прибегая к проколу (пункции). Вокруг воспаления гайморовых пазух витает множество мифов и легенд, которые мы развеем в этой статье. Например, некоторые думают, что если выделения из носа зеленые или желтые, то это уже гайморит, удивительно, но это могут быть симптомы простого насморка, а синусит должен сопровождаться дополнительными признаками, которых мы не раз коснемся в этой статье. Давайте разберемся, что это за болезнь синусит. Для глубокого понимания механизмов зарождения и протекания патологий пазух необходимо обратиться к анатомии черепа.
Давайте разберемся, что это за болезнь синусит. Для глубокого понимания механизмов зарождения и протекания патологий пазух необходимо обратиться к анатомии черепа.
 Все вышеназванные симптомы этого заболевания у детей, как правило, выражены более ярко, т. к. гайморовы пазухи ребёнка полностью формируются лишь к 8–9 годам. До этого возраста радиус соустий небольшой, что приводит к частым закупоркам.
Все вышеназванные симптомы этого заболевания у детей, как правило, выражены более ярко, т. к. гайморовы пазухи ребёнка полностью формируются лишь к 8–9 годам. До этого возраста радиус соустий небольшой, что приводит к частым закупоркам. Любую форму синусита при разной степени сложности необходимо лечить только под наблюдением отоларинголога. У детей болезнь гораздо быстрее прогрессирует, чем у взрослых, а большой риск образования серьёзных патологий может сильно пошатнуть здоровье малыша или даже привести к гибели.
Любую форму синусита при разной степени сложности необходимо лечить только под наблюдением отоларинголога. У детей болезнь гораздо быстрее прогрессирует, чем у взрослых, а большой риск образования серьёзных патологий может сильно пошатнуть здоровье малыша или даже привести к гибели. Лечить детский синусит нужно, начав со своевременного и правильного установления диагноза. Для этой цели лучше всего подходит комплексное обследование у отоларинголога, включающее в себя помимо обычного визуального первичного осмотра, ещё и прохождение дополнительных анализов, таких как УЗИ, рентген, компьютерную томографию и диафанаскопию.
Лечить детский синусит нужно, начав со своевременного и правильного установления диагноза. Для этой цели лучше всего подходит комплексное обследование у отоларинголога, включающее в себя помимо обычного визуального первичного осмотра, ещё и прохождение дополнительных анализов, таких как УЗИ, рентген, компьютерную томографию и диафанаскопию. Азитромицин;
Азитромицин;

 Острый синусит – это общее название группы воспалений околоносовых синусов
Острый синусит – это общее название группы воспалений околоносовых синусов Виды синуситов
Виды синуситов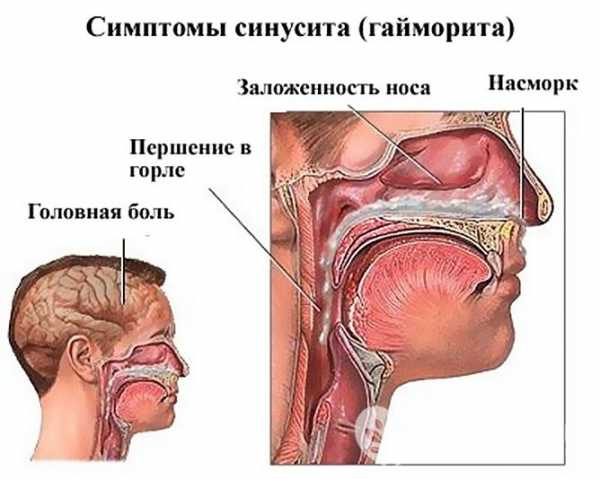 Симптомы острого синусита (гайморита)
Симптомы острого синусита (гайморита) При остром фронтите возникает интенсивная боль в области лба
При остром фронтите возникает интенсивная боль в области лба Риноскопия – основной метод диагностики синуситов
Риноскопия – основной метод диагностики синуситов Сосудосуживающие капли помогают облегчить симптомы синусита
Сосудосуживающие капли помогают облегчить симптомы синусита Прокол гайморовой пазухи – самый простой метод хирургического лечения острого синусита
Прокол гайморовой пазухи – самый простой метод хирургического лечения острого синусита
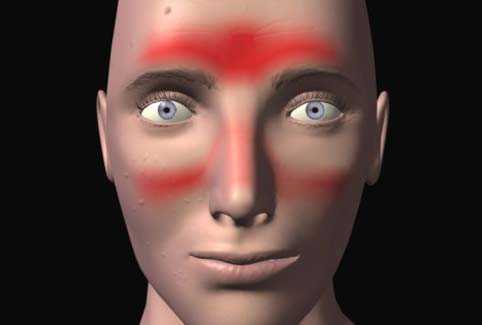












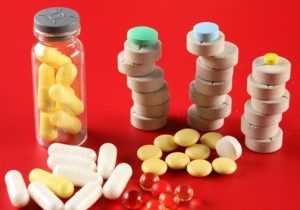


 Как лечить хеликобактер пилори при язве желудка
Как лечить хеликобактер пилори при язве желудка


 Многие виды заболеваний двенадцатиперстной кишки, желудка, кишечника спровоцированы микроорганизмом Helicobacter Pylori.
Многие виды заболеваний двенадцатиперстной кишки, желудка, кишечника спровоцированы микроорганизмом Helicobacter Pylori.

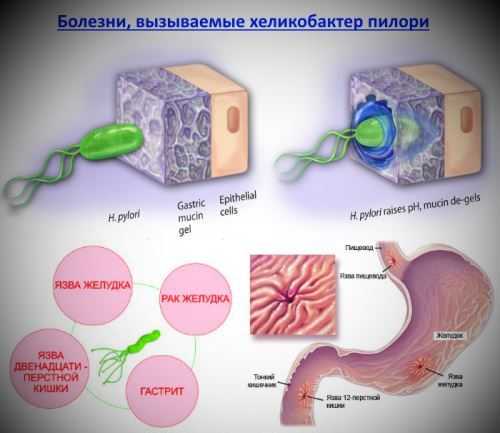








 Особое место среди колитов занимают две формы, определяемые как идиопатические — неспецифический язвенный колит (НЯК) и болезнь Крона (гранулематозный колит).
Особое место среди колитов занимают две формы, определяемые как идиопатические — неспецифический язвенный колит (НЯК) и болезнь Крона (гранулематозный колит). При обращении пациента в Центр гастроэнтерологии GMS Clinic наши врачи-проктологи, прежде всего, выполняют дифференциальный диагноз болезни Крона от других заболеваний, имеющих схожую симптоматику. Для этого врач назначает биохимический и клинический анализ крови, анализ кала, иммунограмму. Также обычно назначается колоноскопия – эндоскопическое обследование внутренних стенок кишечника.
При обращении пациента в Центр гастроэнтерологии GMS Clinic наши врачи-проктологи, прежде всего, выполняют дифференциальный диагноз болезни Крона от других заболеваний, имеющих схожую симптоматику. Для этого врач назначает биохимический и клинический анализ крови, анализ кала, иммунограмму. Также обычно назначается колоноскопия – эндоскопическое обследование внутренних стенок кишечника. Диагностику болезни Крона осуществляют с помощью лабораторных и функциональных исследований. Максимально информативные методики – компьютерная томография и колоноскопия. На томограмме можно обнаружить свищи и абсцессы, а колоноскопия дает представление о состоянии слизистой (наличие воспаленных участков, эрозий, изъязвлений стенки кишечника) и позволяет при необходимости взять биопсию. Дополнительные методы диагностики – рентгенография кишечника с бариевой смесью. Можно получить снимки как тонкого, так и толстого кишечника – контрастная бариевая смесь заполняет полость кишки и выявляет сужения просвета и язвенные дефекты стенки, свищи.
Диагностику болезни Крона осуществляют с помощью лабораторных и функциональных исследований. Максимально информативные методики – компьютерная томография и колоноскопия. На томограмме можно обнаружить свищи и абсцессы, а колоноскопия дает представление о состоянии слизистой (наличие воспаленных участков, эрозий, изъязвлений стенки кишечника) и позволяет при необходимости взять биопсию. Дополнительные методы диагностики – рентгенография кишечника с бариевой смесью. Можно получить снимки как тонкого, так и толстого кишечника – контрастная бариевая смесь заполняет полость кишки и выявляет сужения просвета и язвенные дефекты стенки, свищи.


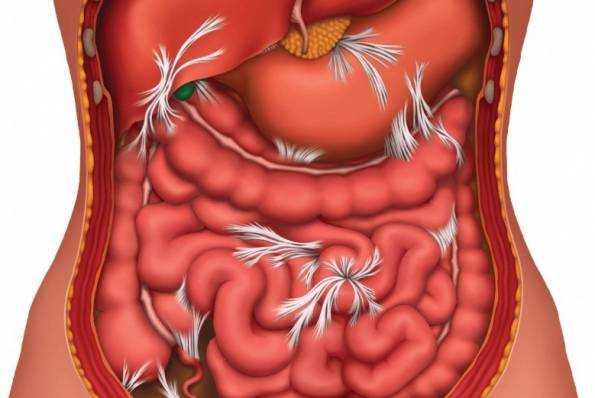








 Симптомы и диагностики болезни крона
Симптомы и диагностики болезни крона
 Диагностика заболевания осложняется тем, что многие симптомы схожи с симптомами колитов, в частности, язвенного колита. Специалист сможет отличить одно заболевание от другого на ранней стадии развития, и чем дольше развивается болезнь, тем отчетливее становятся ее симптомы.
Диагностика заболевания осложняется тем, что многие симптомы схожи с симптомами колитов, в частности, язвенного колита. Специалист сможет отличить одно заболевание от другого на ранней стадии развития, и чем дольше развивается болезнь, тем отчетливее становятся ее симптомы.