Что такое комбуча и как ее готовить?
Комбуча — натуральный ферментированный напиток родом из Китая. Нам он больше известен как чайный гриб. В детстве он стоял у многих дома в трехлитровой банке — в нее сливался остывший чай.
В 90-х с приходом на рынок сладких импортных лимонадов этот напиток был вытеснен и забыт. Сейчас идет вторая волна популярности — с Запада. В США сейчас в каждом магазине стеллажи уже не с лимонадами, а именно с комбучей разнообразных вкусов. Там существуют десятки, если не сотни производителей. Эта волна популярности приходит сейчас к нам — в России есть уже несколько производителей.
Тело чайного гриба — это зооглея, симбиоз дрожжей и уксуснокислых бактерий, которые перерабатывают сахар: получается кисло-сладкий газированный напиток.
Для начала вам нужен сам гриб: его можно купить в интернете, попросить у знакомых или у нас. Можно вырастить его из комбучи, купленной в магазине: если оставить бутылку при комнатной температуре, внутри нее образуется гриб. Когда он сформируется в массу, которую можно взять пальцами, его можно использовать.
Когда он сформируется в массу, которую можно взять пальцами, его можно использовать.
Затем нужно взять немного уже готового напитка комбучи, поместить в банку к грибу и покормить сладким чаем. Чай может быть любым: белый, улун, зеленый, пуэр, но лучше пусть он будет просто черным — это связано с содержанием необходимых веществ. На других чаях гриб тоже может жить, но больше вероятности, что он заболеет.
Для подслащения лучше всего использовать сахар. Если использовать сахарозаменители (мед, стевию), гриб даст несколько урожаев напитка, затем заболеет и погибнет. Также важно не использовать никаких чаев с маслянистыми добавками — с бергамотом например. Можно добавить при заварке немного гибискуса. Делают даже кофейную комбучу из сладкого кофе, но сам гриб опять же погибает после нескольких циклов.
Комбуча готова через 5–10 дней. Не обязательно заводить пять банок, если ты хочешь пить напиток каждый день.
Во-первых, можно слить жидкость и поставить ее в холодильник, она хорошо хранится. Во-вторых, есть система continuous brew — выпил стакан комбучи и сразу долил стакан чая в банку. Но считается, что грибу не очень хорошо от такого способа заваривания и комбуча не успевает дображивать до нужного состояния. Мы советуем пятидневный цикл выдерживать полностью.
Понять, что комбуча готова, можно, измерив pH или просто попробовав ее: напиток должен стать умеренно кисло-сладким. Каждый цикл у гриба вырастает новый слой. Большой объем не нужен, нижние слои можно выбрасывать со временем. Чем больше гриб и чем теплее в помещении, тем быстрее получится напиток. Самая подходящая температура — 27 градусов Цельсия.
Есть такое понятие, как вторичная ферментация. Мы получаем базовый напиток за 5–10 дней, потом добавляем еще какие-то ароматические вещества и что-то сахарное (варенье, пюре, травы) и еще на день-два оставляем в плотно закрытых бутылках при комнатной температуре. Оставшиеся в напитке дрожжи и бактерии перерабатывают сахара, и получается более газированный напиток с добавками и ароматом. Если кормить вареньем или пюре сам гриб, он заболеет и погибнет, а вторичная ферментация дает возможность получать разные вкусы и ароматы.
Оставшиеся в напитке дрожжи и бактерии перерабатывают сахара, и получается более газированный напиток с добавками и ароматом. Если кормить вареньем или пюре сам гриб, он заболеет и погибнет, а вторичная ферментация дает возможность получать разные вкусы и ароматы.
Как все не испортить? Залог успеха — чистые руки, посуда и вода. Чай должен остыть, прежде чем вы станете подкармливать им гриб. Если вы добавите больше сахара, чем обычно, гриб дольше будет перерабатывать его.
Есть несколько точек зрения о пользе комбучи и ферментированных продуктов вообще. Некоторые приписывают им какие-то чудодейственные свойства, есть целые книги «Лечение чайным грибом» — это перебор, конечно. Я к этому отношусь скептически, но уверен, что при регулярном употреблении комбуча повышает тонус и укрепляет иммунитет. Ферментированные продукты вообще помогают поддерживать здоровую микрофлору кишечника: в нем живут несколько килограммов бактерий, и нам нужно их поддерживать в здоровом состоянии.
Некоторые используют тело чайного гриба в косметических целях — говорят, морщины разглаживает. Еще из него делают желе, чипсы и жарят во фритюре. Но прежде всего комбуча — это здоровая альтернатива сладким лимонадам.
Чайный гриб: научные факты о пользе и вреде комбучи :: Здоровье :: РБК Стиль
Шипучий ферментированный чай, комбуча, приобретает все большую популярность. Он положительно влияет на здоровье: улучшает пищеварение, обмен веществ, иммунитет, работу печени и сердца. Но поддерживает ли эти утверждения наука?
Материал прокомментировала и проверила Александра Разаренова — врач-диетолог, нутрициолог, терапевт, член Российского союза нутрициологов, диетологов и специалистов пищевой индустрии.
Что такое чайный гриб
Считается, что комбуча появилась в Китае две тысячи лет назад [1]. Сегодня ферментированный напиток готовят из чая, сахара, дрожжей и бактерий. Для этого в подслащенный чай (зеленый или черный) добавляют зооглею — слизистую массу из живых бактерий и дрожжей — и оставляют бродить несколько дней или недель. За это время он превращается в слегка сладкий, терпкий напиток. Затем от него отделяют слизь и разливают в бутылки.
Для этого в подслащенный чай (зеленый или черный) добавляют зооглею — слизистую массу из живых бактерий и дрожжей — и оставляют бродить несколько дней или недель. За это время он превращается в слегка сладкий, терпкий напиток. Затем от него отделяют слизь и разливают в бутылки.
Комбуча и чайный гриб — это одно и то же.
© foodfriends.ru
Насколько полезна комбуча
В комбуче много витаминов группы В, антиоксидантов и пробиотиков. Содержание питательных веществ в напитке разное в зависимости от способа приготовления, поэтому при покупке важно изучить этикетку. Например, комбуча из магазина содержит около 30 калорий и 2–8 граммов сахара на порцию (стакан) [2].
Домашний чайный гриб без лишних наполнителей — самый полезный.
© FoodRevolution.org
1. Чайный гриб — источник пробиотиков
Диетологи считают, что комбуча, как и другие ферментативные продукты, полезна для здоровья кишечника благодаря пробиотикам, содержащимся в напитке. Хотя исследований на этот счет пока недостаточно.
Комбуча и содержащиеся в ней полезные пробиотики могут поддерживать здоровье кишечника. Однако эксперты подчеркивают, что напиток не заменит здоровую диету. А ежедневное употребление фруктов, овощей орехов и семян, богатых клетчаткой, намного важнее для возникновения пробиотиков и, как следствие, улучшения кишечной среды.
Почему кефир и квашеная капуста — суперфуды
2. Комбуча сохраняет пользу зеленого чая
Чайный гриб, приготовленный из зеленого чая, сохраняет те же целебные свойства, что и традиционный напиток. Например, он помогает контролировать вес и уровень сахара в крови [3]. Зеленый чай считается одним из самых полезных напитков. Он содержит множество биологически активных соединений. Например, полифенолы, которые действуют как мощные антиоксиданты.
Он содержит множество биологически активных соединений. Например, полифенолы, которые действуют как мощные антиоксиданты.
Исследования показали, что регулярное употребление зеленого чая помогает сжигать калории, уменьшать количество жира на животе, снижать уровень холестерина и контролировать уровень сахара в крови [4]. Кроме того, у любителей зеленого чая ниже риск рака простаты, груди и толстой кишки [5][6][7].
Комбуча, приготовленная из зеленого чая, содержит те же растительные соединения и, соответственно, обладает аналогичными преимуществами.
Зеленый чай: научные факты о пользе и вреде напитка
3. Чайный гриб содержит антиоксиданты
Антиоксиданты — это вещества, которые борются со свободными радикалами. Эти реактивные молекулы могут повредить клетки. Ученые считают, что антиоксиданты, содержащиеся в продуктах и напитках полезней для здоровья, чем специальные пищевые добавки [8].
Комбуча, особенно в сочетании с зеленым чаем, оказывает антиоксидантное действие на печень. Исследования, проведенные на крысах, показали, что регулярное употребление чайного гриба снижает токсичность для печени, вызванную химическими веществами, в некоторых случаях на 70% [9]. И хотя аналогичные исследования на людях не проводились, ученые считают результаты многообещающими для пациентов с заболеваниями печени.
Исследования, проведенные на крысах, показали, что регулярное употребление чайного гриба снижает токсичность для печени, вызванную химическими веществами, в некоторых случаях на 70% [9]. И хотя аналогичные исследования на людях не проводились, ученые считают результаты многообещающими для пациентов с заболеваниями печени.
4. Чайный гриб обладает антибактериальным эффектом
Одно из основных веществ, вырабатываемых при ферментации чайного гриба, — уксусная кислота. Подобно полифенолам в чае, она способна убивать множество потенциально вредных микроорганизмов [10]. Чайный гриб, приготовленный из черного или зеленого чая, обладает сильными антибактериальными свойствами, особенно в отношении бактерий, вызывающих инфекцию и дрожжей Candida [11]. При этом противомикробный эффект не подавляет рост полезных пробиотических веществ, участвующих в ферментации.
5. Комбуча снижает риск сердечно-сосудистых заболеваний
Чайный гриб может значительно улучшить два маркера сердечных заболеваний, «плохой» ЛПНП (липопротеинов низкой плотности) и «хороший» холестерин ЛПВП (липопротеинов высокой плотности), всего за 30 дней. Такие данные ученые получили во время исследований на крысах [12][13].
Такие данные ученые получили во время исследований на крысах [12][13].
Кроме того, чай (особенно зеленый) защищает частицы холестерина ЛПНП от окисления, которое способствует сердечным заболеваниям [14][15]. Поэтому фактически, у любителей зеленого чая риск развития сердечно-сосудистых заболеваний на 31% ниже. Это преимущество также может относиться к комбуче [16][17].
6. Чайный гриб помогает при диабете второго типа
Диабетом 2 типа страдают более 300 млн человек в мире. Заболевание характеризуется высоким уровнем сахара в крови и инсулинорезистентностью.
Исследование на крысах, страдающих диабетом, показало, что употребление чайного гриба замедляет переваривание углеводов. Это, в свою очередь, снижает уровень сахара в крови. Кроме того, комбуча улучшила функцию печени и почек [18].
По мнению исследователей, чайный гриб, приготовленный из зеленого чая, может стать еще более полезным, поскольку последний также снижает уровень сахара в крови. К тому же, масштабное исследование с участием почти 300 тыс. человек показало, что у любителей зеленого чая риск развития диабета на 18% ниже [19].
человек показало, что у любителей зеленого чая риск развития диабета на 18% ниже [19].
7. Комбуча может помогать бороться с раком
Одна из основных причин смерти в мире характеризуется клеточными мутациями и неконтролируемым ростом клеток. В лабораторных исследованиях чайный гриб помог предотвратить рост и распространение раковых клеток из-за высокой концентрации полифенолов чая и антиоксидантов [20][21]. Как именно действуют эти противораковые свойства, ученые пока не выяснили. Однако они считают, что полифенолы чая блокируют мутацию генов и рост раковых клеток, а также способствуют их гибели [22]. Поэтому у ценителей чая гораздо меньше шансов заболеть различными типами рака [23][24][25]. Для подтверждения аналогичного эффекта от употребления чайного гриба необходимы дальнейшие исследования.
8. Чайный гриб содержит мало кофеина
Комбуча содержит немного кофеина. Это количество в несколько раз меньше, чем в кофе, чае или газировке. Как правило, после ферментации в напитке остается около трети кофеина — от 10 до 25 миллиграммов на порцию, которые никак не влияют на здоровье человека.
9. Комбуча — диетический продукт
Многие эксперты уверены, что комбуча — диетический продукт, который помогает снизить вес. Тут стоит пояснить, что чайный гриб — не панацея и не единственный фактор. Это полезный инструмент, который служит частью целого процесса. Для достижения желаемого результата употребление комбучи стоит сочетать с другими полезными привычками [26]. Однако, полезные свойства чайного гриба играют важную роль в похудении: регулярное употребление небольшого количества напитка помогает выводить из организма токсины, уменьшает тягу к сладкому, улучшает пищеварение, нормализует обмен веществ и восстанавливает кишечную микрофлору.
10. Чайный гриб может спасти от депрессии
Употребление чайного гриба, богатого пробиотиками, может способствовать укреплению психического здоровья. Ученые выявили связь между пробиотиками и депрессией [27], а противовоспалительный эффект чайного гриба может помочь облегчить некоторые симптомы психического расстройства [28].
Исследования 2017 года доказали, что добавки с пробиотиками могут помочь облегчить депрессию [29]. Однако, необходимы дальнейшие исследования, чтобы выяснить, насколько для этого эффективен чайный гриб: как он может помочь улучшить настроение, устранить симптомы депрессии или принести пользу любому другому аспекту психического здоровья.
Вред чайного гриба
Несмотря на полезные свойства напитка, эксперты по питанию говорят, что они научно не доказаны. По мнению ученых из Центра питания человека при Калифорнийском университете, многие из заявлений о пользе чайного гриба — результат того, что люди часто неверно толкуют данные исследований, связанных с микробиомом человека и питательными свойствами напитка [3].
По мнению диетологов, для большинства людей один стакан комбучи в день будет полезен. Однако если у вас есть сомнения на этот счет, лучше посоветоваться с врачом. Некоторые эксперты рекомендуют беременным и кормящим женщинам, а также людям с ослабленной иммунной системой воздержаться от употребления чайного гриба, потому что живые бактерии, содержащиеся в напитке, могут навредить здоровью.
Стоит помнить, что полезен только правильно приготовленный напиток [3]. Комбучу можно сделать самостоятельно дома. При этом важно знать, что загрязненный или перебродивший чайный гриб может вызвать проблемы со здоровьем. К тому же, домашний чайный гриб содержит алкоголь [30].
В чайном грибе содержится немного алкоголя
Чайный гриб содержит небольшое количество алкоголя, который возникает в процессе брожения. Обычно человек не ощущает его эффект. Сорта, которые продаются в магазине, содержат менее 0,5% алкоголя [5], что соответствует сертификации обычных лимонадов и других безалкогольных напитков (пиво обычно содержит около 5% алкоголя, а бокал вина — 10–12%).
Доля алкоголя в чайном грибе незначительна.
© fermentaholics.com
Комбуча может негативно сказаться на зубах
Из-за дрожжей и уксуснокислых бактерий чайный гриб считают продуктом с высокой кислотностью. А стоматологи отмечают, что напитки с низким pH (такие, как комбуча) могут повредить зубную эмаль и увеличить вероятность ее обесцвечивания [3].
А стоматологи отмечают, что напитки с низким pH (такие, как комбуча) могут повредить зубную эмаль и увеличить вероятность ее обесцвечивания [3].
Комментарий эксперта:
Александра Разаренова — врач-диетолог, нутрициолог, терапевт, член Российского союза нутрициологов, диетологов и специалистов пищевой индустрии.
Комбуча относится к разряду ферментированных напитков, и его популярность последнее время растет день ото дня. И это абсолютно обосновано — гораздо полезнее выпить стакан освежающей комбучи, чем сладкий лимонад. Этот напиток содержит большое количество антиоксидантов, является отличным источником пробиотиков.
Многие помнят трехлитровые банки с чайным грибом на кухне и своеобразный кисло-сладкий вкус напитка. Сейчас мы все чаще встречаем комбучу на прилавках магазинов. Вкусы ее разнообразны, да и упаковка гораздо приятнее нашему восприятию. При этом как в производстве домашней комбучи, так и промышленной, в основе лежит один процесс: ферментация чая симбиозом дрожжевых грибов и бактерий. Разница заключается в том, что производители обязаны выполнять все соответствующие сан-эпидемиологические требования, контроль качества, соблюдать нормы транспортировки и хранения. К тому же такой напиток, как правило, пастеризован.
Разница заключается в том, что производители обязаны выполнять все соответствующие сан-эпидемиологические требования, контроль качества, соблюдать нормы транспортировки и хранения. К тому же такой напиток, как правило, пастеризован.
Что касается вкусового разнообразия, то и в домашних условиях можно приготовить комбучу разных сортов, подвергая первичный напиток вторичной ферментации с той добавкой, вкус которой вы хотите получить.
Я бы порекомендовала пить чайный гриб с осторожностью людям, имеющим повышенную кислотность желудка и заболевания желудочно-кишечного тракта, а также воздержаться от употребления беременным и кормящим женщинам.
В день допустимо пить 1-2 стакана охлажденного напитка. Желательно, после еды спустя 1,5-2 часа. После двух месяцев употребления лучше сделать перерыв до трех недель.
Как приготовить комбучу
Напиток из чайного гриба можно приготовить дома. Для этого понадобится сам гриб: его можно купить в интернете, попросить у знакомых или вырастить из комбучи, купленной в магазине./Kombucha-4798807-032-6a32b7640da34c198522f9485cc33da6.jpg) К грибу нужно добавить немного комбучи, а также сладкого чая (подойдет любой сорт — черный, зеленый, улун или пуэр). И ждать. Через 5–10 дней будет готов напиток. Он должен быть кисло-сладким на вкус.
К грибу нужно добавить немного комбучи, а также сладкого чая (подойдет любой сорт — черный, зеленый, улун или пуэр). И ждать. Через 5–10 дней будет готов напиток. Он должен быть кисло-сладким на вкус.
В банку с остатками гриба каждые пять дней можно добавлять воду комнатной температуры, и тогда домашняя мини-фабрика по производству полезного напитка заработает в режиме нон-стоп.
Готовить чайный гриб дома — достаточно легко.
© Adobestock
Как ухаживать за чайным грибом
- При выборе чайного гриба обратите внимание, чтобы не нем не было плесени, а также резкого гнилостного запаха.
- При приготовлении напитка важно, чтобы в комбуче не осталось посторонних примесей: чаинок и кусочков сахара.
- Один-два раза в месяц чайный гриб нужно промывать кипяченой водой и отделять лишние слои, если он слишком «вырос».

- Чайный гриб нужно беречь от прямых солнечный лучей, сквозняков, но при этом полностью не перекрывать доступ воздуха.
- Если вы не планируете активно использовать гриб, его можно на несколько недель оставить в холодильнике. При необходимости комбучу нужно достать и подержать при комнатной температуре.
- В случае, когда вы расстаетесь с комбучей надолго, ее можно засушить. Для этого чайный гриб выкладывают на сухую поверхность, накрывают марлей и сушат при комнатной температуре. Не забывая каждый день переворачивать. Через пару недель комбуча высохнет, заверните ее в бумагу и храните в сухом месте, можно даже пару лет. Для повторного «запуска» сушеный гриб нужно опустить в свежий раствор чая.
Комбуча. Что это такое, почему на ней все помешались и как ее готовить – bit.ua
Что такое комбуча? Почему на ней всей помешались? И чем она отличается от напитка из бабушкиной трехлитровой банки? Редактор раздела «Еда» Маша Сердюк отвечает на все вопросы по порядку.
Что такое комбуча
Если быть краткой, то это напиток из чайного гриба. Последние 10–15 лет комбуча очень популярна в странах с высоким уровнем жизни – таких, например, как США, Великобритания и Австралия. Там этот напиток – одна из составляющих здорового образа жизни.
Откуда вообще взялся чайный гриб
От верблюда. Шутка. Из Азии. На самом деле появление чайного гриба до сих пор окружено множеством мифов: ему приписывают чуть ли не инопланетное происхождение. Доподлинно известно лишь, что напиток и экстракт из него был популярен в Японии, странах Юго-Восточной Азии и в Тибете еще много веков назад. Кстати, на японском напиток называется “комбутя” что в дословном переводе означает “чай из морской капусты”.
В наших широтах грибной квас также появился давно, он пришел из Китая вместе с первым чаем и сахаром. По сути, гриб – это симбиоз дрожжей и уксуснокислых бактерий. А комбуча – это, по сути, такой себе квас, только не из хлеба, а из чая. Сам гриб напоминает медузу желто-коричневого цвета: с плотной верхней частью и рыхлым основанием, из которого свисают тонкие длинные нити.
Сам гриб напоминает медузу желто-коричневого цвета: с плотной верхней частью и рыхлым основанием, из которого свисают тонкие длинные нити.
Почему комбуча стала модной
Модным напиток стал, когда Америка начала менять в громадных коворкингах холодильники с колой и энергетиками на холодильники с чистой водой и комбучей. Руководители компаний решили, что лучше будет, если их сотрудники будут пить натуральные напитки.
Согласно прогнозам, у нас в ближайшее время будет происходить то же, что и последние 10 лет в Америке: в любом супермаркете через пять лет будет стоять комбуча. В любой упаковке, а также на любой вкус и цвет.
Польза комбучи
Комбуча известна тем, что она богата пробиотиками, которые полезны для пищеварения. Некоторые атлеты используют комбучу как восстанавливающий напиток после физических нагрузок, так как одной воды недостаточно после жесткой физической нагрузки. Все дело в том, что электролиты, которые мы теряем во время тренировки вместе с потом, должны быть восстановлены. Поэтому, собственно, так популярны спортивные сладкие напитки.
Поэтому, собственно, так популярны спортивные сладкие напитки.
Комбуча снабжает организм электролитами, к числу которых можно отнести такие необходимые для любого человеческого организма натрий, калий, кальций, магний и хлор. Только вот в отличие от популярных сладких газированных напитков комбуча возвращает полезные вещества в организм естественно, в процессе ферментации.
Где купить
В Украине комбуча пока не так популярна, однако, вангуем, скоро это изменится. Напиток на основе чайного гриба производит компания Kombucha Live – пока ребята единственные в этой нише. В своих напитки они добавляют гибискус, жасмин, куркуму, спирулину, ягоды асаи и тайскую синюю орхидею.
Компанию по производству комбучи создали летом 2015 года Елена Обабкова и Андрей Вергазов. Ребята до этого несколько лет занимались вопросами детокса и здорового питания, и на разных этапах изучения хотели производить что-то полезное.
Елена Обабкова
сооснователь Kombucha LiveВ Украине до сих пор не было здоровой альтернативы «кока-коле» и другим сладким напиткам.
Смузи и фреши? Да, но их нужно пить сразу, иначе они расслаиваются и теряют значительную часть своей пользы.
По словам Елены Обабковой, запечатанную бутылку комбучи в холодильнике можно выдерживать несколько недель, что сделает напиток лишь намного более игристыми. Купить, по ее словам, комбучу можно на разных событиях и фестивалях, а также в ресторанах и кафе со здоровой едой. Кроме того, недавно ребята запустили доставку комбучи на дом.
Как приготовить комбучу дома
Очень просто. Понадобится:
- чайный гриб
- вода – 1 л.
- заварка – 2 ч. л.
- сахар – 5 ст. л.
Воду кипятим, засыпаем в нее заварку и сахар и оставляем настаиваться на 15 минут. Процеживаем настой, переливаем в банку и охлаждаем до комнатной температуры. Складываем гриб в банку, накрываем марлей и ставим в теплое темное место. Через 7–10 дней напиток будет готов.
Процеживаем настой, переливаем в банку и охлаждаем до комнатной температуры. Складываем гриб в банку, накрываем марлей и ставим в теплое темное место. Через 7–10 дней напиток будет готов.
Гриб можно помыть о опустить его в новую банку с новым подготовленным чаем. Если вы хотите получить пикантный шипучий чай с газом, перелейте готовый настой в стеклянную тару, плотно закройте и держите в прохладном месте 5 дней.
Где взять чайный гриб
Купить или сделать самому. Купить можно у бабушек на стихийных рынках или в переходах метро. А если делать самому, то придется немного подождать.
Поллитра крепко заваренного чая наливаем в трехлитровую банку. Большая банка нужна для того, чтобы грибу было куда расти. Добавляем в банку сахар (из расчета около 100 грамм на литр), накрываем марлей и ставим где банку никто не будет трогать и двигать с места на место. Температура там, где будет стоять банка, должна быть градусов двадцать пять, в темное место банку прятать не надо, однако солнца гриб тоже не любит.
Постепенно на поверхности чайного настоя появится пленка, которая будет медленно расти. Наберитесь терпения. Иногда гриб нужно ждать пару месяцев (все зависит от условий выращивания). Процесс можно ускорить, если вы вместо чая возьмете уже готовую комбучу и чуть разбавите ее водой. Еще один способ вырастить чайный гриб быстрее – добавить к заваренному чаю немного яблочного уксуса (примерно десятую часть от объема). Когда пленка будет уже хорошо заметна и толщина ее будет около одного миллиметра или немного больше, это будет значить, что гриб готов.
#bit.ua
Читайте нас у
Telegram
Чайный гриб или комбуча в спорте – оборот 1,8 млрд долларов
На стыке весны и лета 2019 года в русскоязычных соцсетях завирусился мем «миллениалы придумали». Если коротко: люди, родившиеся в конце 80-х-начале 90-х, изобретали арт-центр «Сад/Огород» и подземный холодильник и с удивлением узнавали, что раньше то же самое называлось колхозом или погребом.
В середине 2010-х в Соединенных Штатах набрала популярность комбуча – ферментированный и подслащенный черный или зеленый чай со слабым содержанием алкоголя. Создатели получали напиток через добавление в заварку бактерий и дрожжей по рецепту из Манчжурии, области на северо-востоке Китая. Комбуча быстро превратилась в конкурента одновременно спортивным изотоникам, пиву и йогуртам, хотя в СССР ею поили бабушки непослушных внуков. Так миллениалы изобрели чайный гриб.
Все виды спорта
Мбаппе свергнет Месси и Роналду, Карпин станет топом. А кто по-твоему будет доминировать в 20-х?
05/01/2020 В 13:05
Помимо запоминающегося кисло-сладкого вкуса новые фанаты обнаружили исследования 2000 года и выяснили, что у комбучи масса полезных свойств. В тестах ученых аж 24 плюса: снижение уровня холестерина и артериального давления, улучшение функций печени, облегчение головных болей, профилактика диабета, укрепление иммунной системы и так далее. И все это вместе с легким алкогольным эффектом – пивная комбуча с 0,5% содержания спирта воспринимается как здоровая альтернатива собственно пиву за меньшие калории и отсутствие глютена.
Чайный гриб распробовали и спортсмены. После изматывающих тренировок, как известно, недостаточно одной лишь воды – тело теряет слишком много энергии и чистая h3O не восстанавливает силы в полной мере. Но вместо искусственно подслащенных спортивных напитков атлеты теперь используют как раз комбучу.
Кисло-сладкий чаек из банки – более естественный аналог синеватых жидкостей из бутылок, который лучше восполняет водно-электролитный баланс организма. «Комбуча помогает моему телу хорошо работать и правильно восстанавливаться, – сказала Девон Кросби-Хелмс, победительница марафона в Сан-Франциско-2012. – Это не тот напиток, который я пью случайно, – нет, принимаю ее каждый день, это важно для меня, как для спортсменки, и она мое секретное оружие».
Комбуча, чайный гриб
Фото: Getty Images
В 2014-м производители комбучи объединились в профсоюз, и в этом же году начался бурный промоушн всей индустрии. Тогда Coca-Cola щедро инвестировала в стартап Health-Ade, а в 2019-м прислала чек на 20 млн долларов уже компании, разросшейся до выпуска 120 тысяч бутылок чайного гриба в день. Их главный конкурент PepsiCo в 2016-м купил бренд KeVita за 200 миллионов баксов. «Мы нацелены на развитие инициатив по здоровому образу жизни наших потребителей и идем навстречу их меняющимся потребностям», – заявил вице-президент PepsiCo Крис Лэнсинг.
Их главный конкурент PepsiCo в 2016-м купил бренд KeVita за 200 миллионов баксов. «Мы нацелены на развитие инициатив по здоровому образу жизни наших потребителей и идем навстречу их меняющимся потребностям», – заявил вице-президент PepsiCo Крис Лэнсинг.
Если в 2014-м индустрию оценивали в $400 млн, то всего за шесть лет она разрослась до 1,8 миллиарда долларов, а к 2025-му эксперты прогнозируют почти 100-процентную капитализацию – до 3,5 млрд баксов. Производство чайного гриба из банки вашей бабули – официально самый быстрорастущий сегмент напитков в мире и не в последнюю очередь из-за влияния на атлетов. «Прогресс идет от инноваций, нового молодого и мультикультурного поколения потребителей и повышенного ажиотажа в спортивном сообществе», – согласен глава маркетингового отдела Health-Ade Джефф Рубинштейн.
Комбуча, чайный гриб
Фото: Getty Images
Клуб НФЛ «Сиэтл Сихоукс» обратил внимание на тренд еще в 2015-м и четыре года спустя сменил партнера на этом рынке – теперь официальным чайным грибом команды стал как раз Health-Ade. Сейчас напиток предлагают зрителям в кафетерии стадиона, а нутриционист «Сихоукс» заставляет футболистов переходить с газировки на комбучу. Что-то подобное есть и в НБА: «Портленд Блейзерс» выпустили выборочную линейку напитка с логотипом клуба и продавали ее во дворце спорта – вместе с бутербродами, содовой и другими закусками. В лаунж-зоне для баскетболистов на новой арене «Голден Стэйт Уорриорс» уже установили машину по приготовлению ферментированного чая. Считается, что подобного в Лиге пока нет ни у кого, но скоро будет у всех.
Сейчас напиток предлагают зрителям в кафетерии стадиона, а нутриционист «Сихоукс» заставляет футболистов переходить с газировки на комбучу. Что-то подобное есть и в НБА: «Портленд Блейзерс» выпустили выборочную линейку напитка с логотипом клуба и продавали ее во дворце спорта – вместе с бутербродами, содовой и другими закусками. В лаунж-зоне для баскетболистов на новой арене «Голден Стэйт Уорриорс» уже установили машину по приготовлению ферментированного чая. Считается, что подобного в Лиге пока нет ни у кого, но скоро будет у всех.
«Называем нашу пятерку Bucha Gang [аллюзия на хит рэпера Лил Пампа Gucci Gang]. Перед играми всегда берем чайный гриб или угощаем партнеров, если у кого-то нет», – поделилась волейболистка Алекс Уильямс. Их университетская команда U-Prep не проиграла ни матча за два сезона, а Алекс с четырьмя подругами (учатся вместе с шестого класса) создали целую атмосферу вокруг обычного напитка. «У нас самая здоровая команда», – смеется пасующая Мэди Фрибель.
«Комбуча – это йогурт XXI века, – придумала емкое сравнение соосновательница международного профсоюза производителей чайного гриба Ханна Крам. – Во времена наших родителей приходилось делать йогурт самостоятельно, ведь он не был коммерческим продуктом. Но затем люди узнали о его полезных свойствах и превратили йогурт в многомиллионную индустрию. И точно так же люди будут взрослеть и воспринимать комбучу как продукт из детства».
– Во времена наших родителей приходилось делать йогурт самостоятельно, ведь он не был коммерческим продуктом. Но затем люди узнали о его полезных свойствах и превратили йогурт в многомиллионную индустрию. И точно так же люди будут взрослеть и воспринимать комбучу как продукт из детства».
Планета уже стремится к здоровому образу жизни – меньше сахара, меньше вредной пищи, больше двигательной активности. Поэтому отказ от искусственных напитков в пользу натуральных кажется логичным. Даже если это всего лишь ребрендинг и грамотный промоушн страшного чайного гриба из советского детства.
Вот что еще Данил Тармасинов писал о спорте будущего:
Подписывайся на Eurosport.ru в телеграме
Все виды спорта
ЧМ в России и отстранение олимпийцев. А что запомнилось вам в 2010-х?
31/12/2019 В 11:50
Все виды спорта
Прохоров тратил миллионы на футбол, НБА и биатлон. Почему перестал?
04/02/2021 В 18:06
Чайный гриб Комбуча живой, 100 г., Промёд
Чайный гриб − живой организм. Как утверждают китайская народная медицина, − «эликсир здоровья, молодости и бессмертия».
Как утверждают китайская народная медицина, − «эликсир здоровья, молодости и бессмертия».
Настой его очищает сосуды при атеросклерозе, укрепляет иммунитет, полезен при анемии, способствует выведению камней из желчного пузыря и почек, целит печень и почки, улучшает работу желудочно-кишечного тракта, является натуральным пробиотиком. И одновременно приравнивается к естественным природным антибиотикам, обладает бактерицидным и противовоспалительным действиями. Улучшает состояние волос, кожи, ногтей. Эффективен в борьбе с ногтевым грибком. Нормализует обмен веществ, и поэтому снижает избыточный вес при должной диете. Снимает похмельный синдром.
И к тому же, это просто очень вкусный прохладительный напиток!
История появления Комбучи
По легенде, монах по имени Комбу предсказал болеющему императору Инко, что лекарство для него принесет муравей. Так и случилось – через время в чашку императора упал муравей. И этот муравей оказался волшебным. Он сказал императору, что в его чашку опустил невидимое лекарство. Но предупредил, что оно начнет действовать лишь после того, как в чашке вырастет «медуза». Отложил император свою чашку с чаем. Дождался, пока вырастет «медуза», а потом выпил снадобье. И случилось чудо – хворь как рукой сняло. После этого по всей империи активно начали готовить этот неповторимый напиток.
Он сказал императору, что в его чашку опустил невидимое лекарство. Но предупредил, что оно начнет действовать лишь после того, как в чашке вырастет «медуза». Отложил император свою чашку с чаем. Дождался, пока вырастет «медуза», а потом выпил снадобье. И случилось чудо – хворь как рукой сняло. После этого по всей империи активно начали готовить этот неповторимый напиток.
Более 2000 лет, Комбуча ценится своими стимулирующими и целебными свойствами, а также приятным вкусом. Со временем Чайный гриб мигрировал в Японию, Европу и другие страны. Он получил признание у множества людей. И стал легендарным напитком с названием «Комбуча» или «Чай Комбу».
Выращивание чайного гриба
Пока гриб маленький, 30-40 г, начинать его выращивание лучше в стеклянной банке емкостью 1 литр, так гриб быстрее сформирует условия для своей нормальной жизнедеятельности. Когда гриб освоится и укрепится, его необходимо вместе с раствором перенести в ёмкость большего объёма, обычно это стеклянная 3-5- литровая банка.
Для роста и развития чайного гриба нужен раствор чая с сахаром или мёдом. Его готовят по вкусу, добавляя 50-100г сахара (мёда) на 1 литр, лучше родниковой воды. Воду для раствора кипятят, заваривают чёрный, зелёный или кипрейный чай из расчёта 2-3 чайной ложки заварки (не из пакетиков) на 1 литр, растворяют в горячем чае сахар, процеживают и остужают до комнатной температуры. Необходимо помнить, что избыточная концентрация заварки чая угнетает рост чайного гриба.
Затем, уже остывший, чай наливают в банку и очень осторожно помещают в неё культуру гриба. Жидкость, в которой находился гриб при покупке, следует тоже вылить в раствор. Нельзя сыпать чай и сахар прямо в банку, так как это обожжёт или засорит слизистую оболочку гриба, в результате чего он может погибнуть.
Комфортная температура для жизни чайного гриба + 20-25˚С. Более низкие температуры погружают гриб в сон, а при замораживании он погибает. Для гриба вредны прямые солнечные лучи, поэтому лучше держать его в тени. Горлышко банки с культурой необходимо прикрыть натуральной тканью, а не закрывать плотно крышкой – грибу необходимо дышать. Первые дни гриб может опуститься на дно или находиться снизу, а затем после адаптации поднимется, будет плавать наверху и хорошо расти.
Горлышко банки с культурой необходимо прикрыть натуральной тканью, а не закрывать плотно крышкой – грибу необходимо дышать. Первые дни гриб может опуститься на дно или находиться снизу, а затем после адаптации поднимется, будет плавать наверху и хорошо расти.
Если гриб здоров, то он будет мирно дрейфовать по поверхности раствора и заниматься своим привычным делом — превращать смесь сладкого раствора и чайной заварки в полезный напиток. Его уже можно перенести вместе с настоем в 3-5 литровую стеклянную банку с дополнительным до полного объёма приготовленным остуженным сладким чаем.
Уход за чайным грибом
Примерно через семь – десять дней чайный гриб даст Вам первую порцию кисловатого слегка газированного напитка. Слейте 2/3 раствора в другую банку, его лучше хранить в холодильнике. Не забудьте добавить чайному грибу новую порцию сладкого остуженного чая, и через несколько дней Вы снова будете пить полезный и недорогой напиток. Подкармливать взрослый гриб и сливать готовый настой надо регулярно: не реже одного раза в 3-4 дня летом и один раз в 5-6 дней в зимний период.
Чем взрослее и здоровее гриб, тем быстрее он перерабатывает настой. Нельзя передерживать гриб в настое. Если это происходит, верхняя плёночка гриба резко начинает буреть, это верный признак того, что гриб заболевает.
Еще один важный момент в уходе за чайным грибом: его желательно каждый раз, когда вы меняете раствор, промывать и очищать под прохладной кипяченой водой. Промывать нужно тщательно, но бережно, так как гриб легко повредить. Не следует давать грибу слишком разрастаться, оптимальная толщина для него от 1,5 до 4 см. Чайный гриб необходимо культивировать делением, так как срок жизни его не так велик.
Если гриб долго не получал питания, то он может высохнуть, но не погибнуть совсем. Поместите такой засохший гриб в раствор сладкой воды или чая, и он снова начнет жить и расти.
Взяв в дом Живой Чайный гриб, Вы взяли на себя и ответственность за его жизнь. Чайный гриб – довольно неприхотливое и жизнестойкое существо, но некоторые моменты для него крайне нежелательны. Отнеситесь со вниманием, и здоровый Чайный гриб охотно поделится своим здоровьем с Вами!
Отнеситесь со вниманием, и здоровый Чайный гриб охотно поделится своим здоровьем с Вами!
Дополнительная информация
Условия хранения: культуру хранить в холодильнике в герметичной таре при температуре от +10 до +14˚С и относительной влажности воздуха не более 75%. Не допустимо замерзание культуры! Избегать попадания прямых солнечных лучей.
Дата изготовления и срок годности указаны на крышке.
Комбуча: чем полезен чайный гриб
Еда
25 сентября, 2019
текст: Анна ВолковаЧайный гриб, или комбуча, – он как Джордж Клуни: нравится всем. О пользе кисленького освежающего напитка одинаково восторженно говорят по обе стороны Атлантики. Среди поклонников числятся не только бабушки-дачницы и их увлечённые ЗОЖ внучки, но также звёздные диетологи и сами селебрити.
Секрет, кажется, в том, что с незапамятных времен информация о чудесных свойствах гриба (обычно вместе с самим скользким организмом) передавалась из семьи в семью. Она и укоренилась в умах людей где-то рядом с верой в силу лимонов при простуде. А уж когда о пользе комбучи заговорил интернет, рынок мгновенно отреагировал на запрос. Бутылки с напитком появились во всех уважающих себя магазинах “про здоровое питание”. Даже великий PubMed опубликовал исследования в поддержку чайного гриба, осталось только пить его и нахваливать.
Люди говорят
Самые восторженные поклонники комбучи верят, что напиток лечит рак. Врачи общей практики более сдержанны, но признают, что медузомицет обладает некоторым (да, вот так осторожно) противомикробным действием. Это происходит благодаря содержанию ферментов, помогающих расщеплять белки и углеводы, то есть улучшают пищеварение. Но больше всего комбучу любят специалисты по питанию. По их мнению, набор кислот и пробиотиков чайного гриба стимулирует естественные детокс-функции, оздоравливает микробиом человека и благоприятно влияет на кишечник в целом. Получается, в результате регулярного употребления можно и похудеть, и улучшить состояние кожи, и забыть про плохое настроение. Но всё это – только теоретически.
Получается, в результате регулярного употребления можно и похудеть, и улучшить состояние кожи, и забыть про плохое настроение. Но всё это – только теоретически.
Учёные считают
На практике выясняется, что серьёзных научных доказательств пользы или вреда комбучи нет. Исследований полно – но, вот беда, с 1929 года и по сей день их почему-то проводят в основном на грызунах. Вроде бы не критично, но для солидных заявлений в XXI веке всё же необходимы эксперименты на людях.
Об этом, собственно, и напоминают большие научные обзоры. Авторы Kombucha: a systematic review of the clinical evidence, например, сделали такой вывод: клинических данных по теме не хватает или они заставляют сомневаться в полученных результатах. А это значит, что вопрос о пользе или вреде комбучи остаётся открытым.
Зато у учёных есть несколько идей, как быть в ситуации, когда всё неясно.
Не лекарство
Первое и главное – не стоит рассматривать напиток из чайного гриба как лекарство или средство профилактики серьёзных болезней. Если бы он действительно помогал от рака или хотя бы артрита, кто-нибудь уже обязательно получил бы за это открытие Нобелевскую премию. Как следствие, вместо химиотерапии пациентов поили бы тонизирующим чаем. Пока же сертифицированные лекарства не содержат следов жизнедеятельности японского гриба. А истории чудесных излечений с помощью комбучи можно списать на эффект плацебо.
Если бы он действительно помогал от рака или хотя бы артрита, кто-нибудь уже обязательно получил бы за это открытие Нобелевскую премию. Как следствие, вместо химиотерапии пациентов поили бы тонизирующим чаем. Пока же сертифицированные лекарства не содержат следов жизнедеятельности японского гриба. А истории чудесных излечений с помощью комбучи можно списать на эффект плацебо.
Непредсказуемый характер
Второе важное условие здоровых отношений с чайным грибом – помнить, что это живой организм. Точнее, целая колония микроорганизмов, характер и свойства которой сильно зависят от состава участников и условий их жизни. Комбуча промышленного производства хотя бы содержит стабильное количество пробиотиков, витаминов и ферментов, а также строго определённый процент алкоголя – не более 0,5.
Напиток конкурентов при этом наверняка будет отличаться по составу микроорганизмов или сладости. А характер медузомицета, сделанного в домашних условиях, вообще сложно предсказать и проконтролировать. При несоблюдении правил гигиены и ухода за грибом он может болеть, выделять токсичные вещества и вообще менять характер.
При несоблюдении правил гигиены и ухода за грибом он может болеть, выделять токсичные вещества и вообще менять характер.
Не только польза
Ещё одна ценная рекомендация ученых – критично относиться к рекламным заявлениям о пользе комбучи. Да, напиток содержит пробиотики, но кто даст гарантии, что они выживут в море соляной кислоты, что плещется в желудке человека?
Витаминный состав чайного гриба, набор ферментов и антиоксидантов внушает уважение, но напиток не способен заменить здоровую диету. И уж тем более активно налегать на него не рекомендуется. Обилие кислот может плохо сказаться на зубной эмали, ощущениях при гастрите и расстройствах пищеварения. Стоит обратить внимание и на количество сахара: его избыток способен свести на нет все достоинства напитка.
Вывод
Одним словом, сенсаций не будет, расходимся. Пока не доказано что-то большее, продолжаем считать, что здоровому человеку не повредит один-другой стаканчик комбучи в день. Особенно если вам на самом деле нравится вкус напитка и вы верите в его пользу.
Фото: @fermensch, @kombuchaclub, @kombuchahunter
7 причин пить комбучу (Чайный гриб) каждый день —
Статья для сайта HowtoGreen.ru
Игристый, ароматный, чем-то напоминающий шампанское, набирающий популярность напиток Комбуча можно купить в магазинах здорового питания и некоторых ресторанах. На самом деле, Комбуча – наш старый добрый знакомый, “напиток долголетия”, как называют его в Китае, или попросту настой чайного гриба. Это неприхотливый питомец наших бабушек, пользующийся популярностью в народной медицине, но несколько подзабытый в последние десятилетия и вытесненный покупными газировками и напитками из старбакса.
Комбуча (настой Чайного гриба) – это слабогазированный ферментированный напиток из чайной заварки (или кофе) и сахара, приобретающий кисловатый вкус и массу полезных свойств для здоровья.
В начале 20-го века русские и немецкие ученые внимательно изучали свойства комбучи, однако все тайны этой удивительной культуры науке еще предстоит раскрыть. Второе рождения Чайному грибу подарило развитие микробиологии. Исследования, проводимые в рамках проекта микробиома человека (Human Microbiom Project) доказали, что микрофлора человека непосредственно влияет на наше самочувствие, внешний вид и даже пищевые предпочтения.
Второе рождения Чайному грибу подарило развитие микробиологии. Исследования, проводимые в рамках проекта микробиома человека (Human Microbiom Project) доказали, что микрофлора человека непосредственно влияет на наше самочувствие, внешний вид и даже пищевые предпочтения.
Сама культура имеет мало общего с обычными грибами и внешне напоминает медузу. Несмотря на непривычный внешний вид, есть много причин подружиться с чайным грибом.
В этой статье я расскажу о своих секретных рецептах и почему стоит пить комбучу каждый день. Больше вдохновляющих рецептов и советов о приготовлении живой пробиотической еды и напитков можно найти в группе Ферменториум.
1.Лучшая замена вредной газировке
Как правило, магазинная газировка содержит тонну сахара, консервантов и красителей. Домашняя комбуча станет хорошей альтернативой вредным покупным напиткам. Базовый настой чайного гриба сам по себе имеет приятный освежающий вкус, который можно разнообразить фруктами, ягодами и специями.
Газация образуется в напитке чайного гриба благодаря естественному брожению и не вызовет вздутия живота и других неприятностей в отличие от искусственно газированных напитков.
☞ Чтобы получить взрывную шипучку, добавьте ¼ чл пищевой соды на 1 стакан напитка.
“А как же сахар?” – спросите вы. В комбучу действительно добавляют сахар, поскольку он необходим для начала ферментации, но он поглощается дрожжами, так что в конечном продукте сахара гораздо меньше, чем в других напитках.
☞ Используйте нерафинированный тростниковый или кокосовый сахар вместо обычного белого. Преимущества такого напитка неоспоримы.
2. Детокс-напиток
Антиоксиданты из чая, витамины, микронутриенты и в особенности кислоты, которые образуются в готовом настое, поддерживают очищение и нормальную работу печени. Я рекомендую употреблять ферментированные продукты своим клиентам во время своей детокс программы Йога&Детокс™.
☞ Чтобы обогатить комбучу фитонутриентами – натуральными веществами из растений, которые поддерживают здоровье различных систем и органов, – добавьте в настой свежие ягоды, фрукты и соки.
3. Помощь пищеварению
Благодаря содержанию пробиотиков, ферментов и полезных кислот, комбуча оказывает благотворное влияние на деятельность желудочно-кишечного тракта, нормализует кислотность желудка, оздоравливает кишечную микрофлору. Это особенно актуально летом в период кишечных инфекций.
☞ Добавьте в настой комбучи мяту и лимон – они будет дополнительно стимулировать секрецию желудочного сока и пищеварение.
[frame_right] [font color=”#c7661c” size=”24″]Хочу Чайный Гриб![/font] [/frame_right]
4. Укрепление иммунитета
Чайный гриб поможет оставаться здоровым в любую погоду, даже если лето выдалось капризным, но хочется больше времени проводить на природе. Он поддерживает здоровую микрофлору кишечника, состав которой на 80% определяет иммунный ответ организма.
☞ Попробуйте настой комбучи с корнем имбиря или куркумы: он запускает метаболизм и обладает противовоспалительным действием.
5. Повышение уровня энергии
Тонизирующий эффект комбучи обусловлен отчасти танином из чая, который оказывает более мягкое действие на центральную нервную системы, чем кофеин. Но настоящий заряд бодрости дает скорее богатый нутриентный и витаминный состав комбучи.
Но настоящий заряд бодрости дает скорее богатый нутриентный и витаминный состав комбучи.
☞ Для любителей “взбодриться”: попробуйте комбучу, приготовленную на кофе. Кофеин из этого напитка никуда не денется, зато вместе с комбучей вы получите порцию витаминов и пробиотиков – выгодное преимущество перед кофе из старбакса и энергетиками.
6. Альтернатива алкогольным напиткам
Вместо сладких и калорийных алкогольных напитков, которые замедляют метаболизм и часто не проходят без последствий, попробуйте шипучую комбучу со специями. Готовый настой содержит небольшое количество алкоголя, которого вполне достаточное для подъема настроения без головной боли. Будьте аккуратны c drink&drive!
☞ Попробуйте мохито из комбучи: настой чайного гриба + лайм + мята. Замечательно освежает!
7. Помогает сохранить фигуру
Исследование, проведенное в 2005 году, указывает, что чайный гриб улучшает обмен веществ и сокращает жировые отложения. Конечно, для того, чтобы сделать уверенные выводы, необходимо больше исследований в этой области.
Однако чайный гриб имеет такой насыщенный вкус и богатый состав, что чувство голода после стаканчика комбучи надолго отступает.
☞ Комбуча с семенами чиа поможет справиться с внезапным чувством голода и последующим перееданием и нездоровыми перекусами.
Несколько общих советов:
- Настой чайного гриба имеет ряд противопоказаний, с которыми необходимо ознакомиться. Если у вас будут вопросы или сомнения, можно ли вам пить настой комбучи, пож-та, напишите мне [email protected]
- При выборе культуры чайного гриба обращайте внимание на его качество и опыт продавца. Желательно приобретать комбучу с сертификатами соответствия и безопасности употребления в пищу. Подробнее о том, как выбрать Чайный гриб – в этой статье.
- Чайный гриб неприхотлив, но все же требует ухода и заботы. Если вы хотите разводить гриб дома, необходимо желательно заручиться поддержкой более опытных ферменталистов.
_____________
С наилучшими пожеланиями ॐ
Юля
yoga-detox. ru | yogabodylanguage.com
]]>
ru | yogabodylanguage.com
]]>
Подписаться на новости и статьи:
Email*
Подписаться
Подписываясь, вы соглашаетесь с Политикой обработки персональных данныхКак сделать свой собственный чайный гриб Scoby
Покрытие для банки: Марля не идеальна, потому что мелким насекомым, таким как фруктовые мухи, легко пробираться сквозь слои. Используйте несколько слоев плотно сплетенной ткани (например, чистых салфеток или кухонных полотенец), кофейных фильтров или бумажных полотенец, чтобы накрыть банку, и плотно закрепите ее резиновыми лентами или шпагатом.
Использование других сахаров: Форма Скобиса лучше всего, если вы используете простой столовый сахар-песок. Органический сахар — это хорошо, но избегайте альтернативных сахаров или меда.
Замена других чаев : Обычный черный чай — лучший и самый питательный чай для роста скоби. На этом этапе выращивания нового чайного гриба по возможности используйте черный чай; вы можете поиграть с другими чаями, как только начнете регулярно готовить чайный гриб. (См. Как приготовить чайный гриб в домашних условиях)
(См. Как приготовить чайный гриб в домашних условиях)
Ваш скоби формируется нормально и здоров, если … Вы видите пузыри, прозрачные желеобразные массы, непрозрачные желеобразные массы, вязкие или песчаные коричневые биты.Также, если чай пахнет свежим, терпким и слегка уксусным (этот аромат станет более выраженным по мере того, как вы начнете процесс).
Готовый скоби нормальный и здоровый, если … Он толщиной около четверти дюйма и непрозрачен. Ничего страшного, если скоби пузырчатый, бугристый или имеет шероховатый край. Также нормально, если в одних частях он тоньше, чем в других, или если есть дыра. По мере того, как вы варите больше партий чайного гриба, ваш скоби станет более гладким и однородным.
Проблема если… Вы видите нечеткую черную или зеленую плесень, растущую на формирующейся скоби, или если ваш чай начинает пахнуть сырным, прогорклым или иным образом неприятным. В любом из этих случаев вредные бактерии захватили чай; откажитесь от этой партии и начните заново с новой партии.
В любом из этих случаев вредные бактерии захватили чай; откажитесь от этой партии и начните заново с новой партии.
Если вы не можете сказать, есть ли проблема … Продолжайте давать чаю заквашиваться и образовывать скоби. Если это проблема, станет еще хуже; если это нормальная часть процесса, она должна нормализоваться (или, по крайней мере, не ухудшаться!)
Демистификация прошлого, настоящего и будущего ферментированного чайного напитка
Отрывок из Большой Книги Комбуча © 2016 Ханна Крам и Алекс М.ЛаГори. Фотография © … [+] Мэтт Армендарис. Используется с разрешения Storey Publishing.
Чайный гриб, который в 2009 году окрестили самым либеральным продуктом в Америке, переживает всплеск продаж и быстро становится влиятельным игроком на отечественной экономике напитков. Неправильно понятый древний ферментированный напиток имеет сложную историю с точки зрения восприятия средств массовой информации, регулирования алкоголя и доступности медицинских исследований на людях. Однако крупный бизнес принимает к сведению растущие предпочтения потребителей в отношении функционального напитка и его заметную пользу для здоровья.
Однако крупный бизнес принимает к сведению растущие предпочтения потребителей в отношении функционального напитка и его заметную пользу для здоровья.
Так как же этот древний китайский напиток, сваренный с помощью неаппетитного дрожжевого диска, стал кустарным напитком и влиятельной частью портфолио бренда PepsiCo в 2016 году? Как могло случиться, что скандал с регулированием алкоголя в 2010 году наоборот вызвал огромный интерес потребителей к этому продукту? Чтобы понять его текущее состояние и растущий рыночный потенциал, необходимо критически взглянуть на долгую историю напитка и его удивительные информативные особенности.
Чайный гриб Комбуча, настой готов к хранению вместе с культурой бактерий… [+] заквасить пиво. (Источник: Shutterstock)
КАК ЭТО СДЕЛАНО
Если вы не знакомы, чайный гриб — это ферментированный и подслащенный чай, который часто готовят с черным или зеленым чаем. Он в значительной степени классифицируется как функциональный напиток, а это означает, что это безалкогольный напиток, содержащий витамины, аминокислоты или другие питательные вещества, связанные с пользой для здоровья. Процесс приготовления чайного гриба может варьироваться, но обычно включает процесс двойного брожения, при котором SCOBY (симбиотическая культура бактерий и дрожжей в форме блинов) помещается в подслащенную чайную смесь и оставляется для брожения при комнатной температуре на 1-3 недели, и затем разливают по бутылкам в течение 1-2 недель, чтобы сдерживать выброс CO2 и способствовать карбонизации.Оттуда чайный гриб в бутылках помещается в охлаждаемую среду, чтобы замедлить процессы карбонизации и ферментации. Незнание этого второго цикла ферментации привело к неправильному регулированию содержания алкоголя в последние годы. Кроме того, антимикробные свойства этого процесса делают процесс производства санитарным и безопасным для домашнего пивоварения.
Он в значительной степени классифицируется как функциональный напиток, а это означает, что это безалкогольный напиток, содержащий витамины, аминокислоты или другие питательные вещества, связанные с пользой для здоровья. Процесс приготовления чайного гриба может варьироваться, но обычно включает процесс двойного брожения, при котором SCOBY (симбиотическая культура бактерий и дрожжей в форме блинов) помещается в подслащенную чайную смесь и оставляется для брожения при комнатной температуре на 1-3 недели, и затем разливают по бутылкам в течение 1-2 недель, чтобы сдерживать выброс CO2 и способствовать карбонизации.Оттуда чайный гриб в бутылках помещается в охлаждаемую среду, чтобы замедлить процессы карбонизации и ферментации. Незнание этого второго цикла ферментации привело к неправильному регулированию содержания алкоголя в последние годы. Кроме того, антимикробные свойства этого процесса делают процесс производства санитарным и безопасным для домашнего пивоварения.
ИСТОРИЯ (200 г. до н.э. — 2010 г.)
до н.э. — 2010 г.)
Комбуча возникла в Северо-Восточном Китае (исторически называемом Маньчжурия) около 220 г. до н. Э.C. и изначально ценился за его лечебные свойства. Сообщается, что его название происходит от доктора Комбу, корейского врача, который привез ферментированный чай в Японию в качестве лечебного средства для императора Инкё. В конце концов, чай был завезен в Европу в результате расширения торговых путей в начале 20-го века, особенно в России (как «Камбуча») и Германии (как «Комбучашвамм»). Несмотря на падение международной популярности во время Второй мировой войны из-за нехватки чая и сахара, чайный гриб вновь обрел популярность после исследования, проведенного в 1960-х годах в Швейцарии, по сравнению его пользы для здоровья с пользой йогурта.
Чайный гриб наиболее ощутимо завоевал популярность на внутренних рынках в 1990-х годах. Сандор Кац, ведущий эксперт по ферментации и автор книги The Art of Fermentation , отметил, что эта первоначальная популярность отчасти была вызвана потребителями, которые считали, что этот напиток является мощным средством для лечения серьезных заболеваний. Кац объяснил: «Я впервые попробовал чайный гриб примерно в 1994 году, когда мой друг, больной СПИДом, начал делать и пить его в качестве лечебной практики. Его рекламировали как общий иммунный стимулятор, хотя заявления о пользе чайного гриба были чрезвычайно разнообразными и широкими.«
Кац объяснил: «Я впервые попробовал чайный гриб примерно в 1994 году, когда мой друг, больной СПИДом, начал делать и пить его в качестве лечебной практики. Его рекламировали как общий иммунный стимулятор, хотя заявления о пользе чайного гриба были чрезвычайно разнообразными и широкими.«
Изначально чайный гриб в Соединенных Штатах распространялся исключительно массовыми усилиями, когда энтузиасты делились своими SCOBY (симбиотической культурой бактерий и дрожжевого диска) с другими, чтобы они могли сами заварить чай. Многие связывают формальное начало отечественной индустрии чайного гриба с GT Дейвом, который основал GT’s Kombucha, который продолжает оставаться ведущим отечественным брендом чайного гриба.Комбуча GT началась в 1995 году как семейный бизнес, ориентированный на миссию, который сначала продавался в местные магазины товаров для здоровья, прежде чем получил широкую популярность.
Как и в анекдоте с другом Сандора Каца, Дэйв частично объясняет свою страсть к чайному грибу своей верой в то, что он излечивает рак его матери. Веб-сайт GT Kombucha до сих пор прямо цитирует это утверждение: «В 1995 году моя жизнь рухнула, когда я услышал, что моей матери, Ларэйн, только что поставили диагноз очень агрессивной формы рака груди.После недели эмоциональных потрясений я с облегчением узнал, что ее рак груди не распространился и что острый на вкус культивированный чай, который она пила, был одной из причин, почему ». Мемориальный онкологический центр Слоуна Кеттеринга отмечает, что чай из чайного гриба имеет не было показано, что лечит рак или СПИД у людей.
Исследования, проведенные в течение 2010 года, показали, что анекдоты о пользе для здоровья, связанные с чайным грибом, иногда преувеличивались СМИ и представителями индустрии из-за чрезмерной предвзятости положительных результатов нечеловеческих исследований и анекдотических исследований на людях.Однако исследователи полагают, что чайная основа и процесс ферментации чайного гриба подразумевают, что напиток имеет те же преимущества, что и простой чай и ферментированные продукты, в том числе пробиотические свойства, которые способствуют разнообразию кишечных бактерий и помогают пищеварению.
КРИЗИС РЕГУЛИРОВАНИЯ 2010
В начале 2000-х годов чайный гриб продолжал расти, отчасти благодаря повышению осведомленности потребителей за счет расширения массового распространения и увеличения доступности чайного гриба GT. Однако производство и распространение чайного гриба внезапно прекратилось на два месяца в 2010 году после проверки Whole Foods инспектором по защите прав потребителей Министерства сельского хозяйства штата Мэн Рэнди Трэханом. Во время плановой проверки бутылок в Whole Foods в Портленде Трахан заметил протекающие бутылки из чайного гриба. Трахан объяснил: «Некоторые бутылки чайного гриба на полке протекали. Как сотрудник общественного здравоохранения, я знаю, что алкоголь — это побочный продукт процесса ферментации. Я сразу понял, что это может быть проблема общественной безопасности … Дети могут заполучить это и получить кайф ».
Во время плановой проверки бутылок в Whole Foods в Портленде Трахан заметил протекающие бутылки из чайного гриба. Трахан объяснил: «Некоторые бутылки чайного гриба на полке протекали. Как сотрудник общественного здравоохранения, я знаю, что алкоголь — это побочный продукт процесса ферментации. Я сразу понял, что это может быть проблема общественной безопасности … Дети могут заполучить это и получить кайф ».
Трахан представил несколько бутылок из магазина для тестирования в лаборатории пищевых наук Университета штата Мэн, где было обнаружено, что в бутылках содержание алкоголя варьировалось от чуть более 0.От 5% до более 2,5%, что намного превышает постановление Бюро по налогам и торговле алкогольными и табачными изделиями, согласно которому безалкогольные напитки должны содержать менее 0,5% алкоголя. Это говорит о том, что многие производители не приняли меры предосторожности, чтобы остановить или учесть продолжающееся развитие алкоголя во время второй ферментации и розлива чайного гриба, и что регулирующие органы не знали о второй ферментации чайного гриба.
Вскоре после того, как были опубликованы результаты анализа, 15 июня 2010 года Whole Foods удалила чайный гриб со своих полок вместе с рекламной запиской, которая гласила: «Ключевые поставщики и Whole Foods Market решили добровольно изъять чайный гриб в бутылках и на разлив из нашего магазинов в настоящее время из-за опасений по поводу маркировки, связанных с незначительно повышенным содержанием алкоголя в некоторых продуктах.Это не проблема качества. Приносим извинения за неудобства ».
Эксперт по чайному грибу, Ханна Крам, которая помогла соучредителем Kombucha Brewers International. Выдержки из … [+] Большая книга чайного гриба © 2016 Ханна Крам и Алекс М. ЛаГори. Фотография © Мэтт Армендарис. Используется с разрешения Storey Publishing.
НОВЫЕ СТАНДАРТЫ И ПОЛОЖЕНИЯ
В ответ на ложно указанное содержание алкоголя на некоторых бутылках чайного гриба, Управление по налогам и торговле алкоголем и табаком обновило свои руководящие принципы, подчеркнув, что оно будет регулировать любые продукты из чайного гриба, содержащие 0. Крепость 5% или более, даже после того, как продукт был разлит в бутылки и продолжал брожение.
Крепость 5% или более, даже после того, как продукт был разлит в бутылки и продолжал брожение.
Примерно в это же время эксперт по чайному грибу Ханна Крам также помогла соучредителем Kombucha Brewers International, торговой ассоциации коммерческих производителей чайного гриба, целью которой было информировать потребителей и розничных продавцов о чайном грибе, а также продвигать промышленную этику и стандарты маркировки. KBI была первой организацией по производству чайного гриба, которая могла выступать в качестве третьей стороны для работы напрямую с регулирующими органами без предвзятого отношения, которое могло быть связано с пропагандой из разговоров, проводимых одним брендом.Крам отметил: «В результате стало ясно, что большинство правительственных учреждений и предприятий не хотят слышать точку зрения бренда. Так что, если вы можете создать отраслевой центр, где информация поступает из более широкой отрасли, а не только бренд, он имеет гораздо больший вес «. KBI с тех пор тесно сотрудничал с регулирующими органами, чтобы помочь создать стандартизированный тест на содержание алкоголя и процесс проверки качества.
Когда были разработаны новые правила, производители чайного гриба в результате разошлись по двум направлениям: некоторые соблюдали рекомендации ABV, внося различные изменения в свои производственные процессы, в то время как другие придерживались своих исходных формул, размер которых превышал 0.Крепость 5%, а некоторые даже создали сознательно маркированные марки пива чайный гриб. Те, кто решил снизить алкоголь, использовали комбинацию деалкоголизаторов, изменения рецептов и содержания сахара, манипуляции с дрожжами и многое другое.
После кризиса регулирования 2010 года появился ряд новых брендов чайного гриба, включая пиво чайного гриба …. [+] Kombrewcha из Нью-Йорка является лидером в этом сегменте. (Источник: Kombrewcha)
ВОССТАНОВЛЕНИЕ И РОСТ ПОСЛЕ 2010 г.
Во время двухмесячного перерыва в производстве индустрия чайного гриба также пострадала от связанной с этим вспышки путаницы в СМИ по поводу содержания алкоголя в чайном грибе из-за утверждений о том, что браслет Линдси Лохан для мониторинга алкоголя был активирован в июле 2010 года из-за регулярного потребления звездой чайный гриб.
Несмотря на остановку распространения и, казалось бы, негативное освещение в СМИ, наблюдалось повышение осведомленности потребителей и спроса на этот продукт, что привело к увеличению продаж категории на 28% по сравнению с аналогичным периодом прошлого года до июня 2011 года. Ведущий эксперт отрасли чайного гриба и соучредитель Гильдии пивоваров чайного гриба Вскоре после этого Ханна Крам поговорила с рядом компаний, производящих чайный гриб, и отметила: «Почти все опрошенные компании, производящие чайный гриб, согласились с тем, что трудности прошлого лета вызвали больший интерес потребителей и привели к расширению, а не сокращению.Она добавила, что существующие поклонники чайного гриба могли бы помочь этому увеличению продаж из-за их сильной лояльности к продукту и роста фандома, порожденного уменьшением доступности. Она добавила: «Большинство фанатов провели лето, не зная, почему он был удален, а зацикливаясь на том, как и когда он вернется ».
Кроме того, удаление крупных брендов, таких как GT’s Kombucha, с полок национальных розничных продавцов привело к появлению и росту более мелких региональных брендов чайного гриба, таких как Buchi. В интервью с Ханной Крам Джаннин Бухер из Buchi заявила: «Поскольку мы занимаемся самораспространением, отказ от национального распространения был для нас прекрасной возможностью познакомить Buchi с любителями чайного гриба, чей национальный бренд больше не был доступен».
В интервью с Ханной Крам Джаннин Бухер из Buchi заявила: «Поскольку мы занимаемся самораспространением, отказ от национального распространения был для нас прекрасной возможностью познакомить Buchi с любителями чайного гриба, чей национальный бренд больше не был доступен».
Поскольку многие бренды изменили свои рецепты, были неоднозначные реакции со стороны давних поклонников чайного гриба, которые считали, что эти новые процессы деалкоголизации сводят к минимуму пользу чайного гриба для здоровья, а также негативно влияют на вкус.В результате некоторые производители продолжали производить свои оригинальные чистые формулы чайного гриба, которые содержали более 0,5% алкоголя и регулировались Управлением по налогам и торговле алкогольными и табачными изделиями и соответствующим образом размещались на полках в магазинах. Однако это осознание пользы для здоровья неокрашенного чайного гриба и потенциального содержания в нем алкоголя привело к созданию нового сегмента напитков из чайного гриба: пива из чайного гриба.
За последние годы появилось несколько марок пива чайного гриба. В отличие от чайного гриба, который придерживается 0.Согласно рекомендациям 5% безалкогольного пива чайный гриб обычно подвергается естественному брожению в течение более длительных периодов времени во время второго брожения, а затем не пастеризуется, что позволяет сохранить большую часть живых бактерий и связанных с ними полезных свойств. Пиво чайного гриба сознательно позиционируется как более здоровая альтернатива традиционному пиву из-за его более низкой калорийности и отсутствия глютена, а также позиционируется как напиток кустарного производства.
Kombrewcha — лидер в сегменте пива чайного гриба, которое в основном позиционируется как более полезное для здоровья… [+] альтернатива традиционному пиву и позиционируется как домашний напиток. (Источник: Kombrewcha)
Одним из лидеров в этом новом сегменте является Kombrewcha, бренд из Нью-Йорка, основанный в ноябре 2014 года. Основан Барри Налебаффом, соучредителем Honest Tea и профессором Йельской школы менеджмента, и Ариэлем Глейзером, Предприниматель натуральных продуктов питания и бывший аналитик Goldman Sachs, пара стремилась создать напиток на основе чая с низким содержанием калорий и алкоголя.Комбрюча содержит 65-75 калорий, 4-6 граммов сахара и 2% крепости и, естественно, не содержит глютена, потому что он сделан из чая, а также содержит живые пробиотики.
Основан Барри Налебаффом, соучредителем Honest Tea и профессором Йельской школы менеджмента, и Ариэлем Глейзером, Предприниматель натуральных продуктов питания и бывший аналитик Goldman Sachs, пара стремилась создать напиток на основе чая с низким содержанием калорий и алкоголя.Комбрюча содержит 65-75 калорий, 4-6 граммов сахара и 2% крепости и, естественно, не содержит глютена, потому что он сделан из чая, а также содержит живые пробиотики.
Кристина Марино, директор по маркетингу Kombrewcha, объяснила, чем их продукт в корне отличается от продуктов на рынках безалкогольных чайных грибов и алкогольных напитков: «Проблема, которую мы видели, заключается в том, что алкогольные напитки — смешанные напитки, пиво и крепкий сидр — являются либо слишком много алкоголя и калорий или слишком мало вкуса.В обычном пиве на 12 унций содержится от 140 до 300 калорий, то же самое и с крепким сидром — смешанные напитки часто содержат более 300 калорий. Даже легкое пиво обычно содержит более 100 калорий ».
Кроме того, Kombrewcha отходит от традиционного альтернативного оздоровительного образа чайного гриба, сознательно позиционируя себя как домашний напиток. Бренд установил партнерские отношения с рядом уважаемых ресторанов и баров по всему Нью-Йорку, чтобы обслуживать и увеличить узнаваемость бренда, в том числе сырный бар Murray’s, чайную комнату Roebling и Angelica Kitchen.В некоторых из этих заведений также подают коктейли на основе чайного гриба, например, Kombrewcha Mule от Meadowsweet.
Пиво Kombucha, такое как Kombrewcha, теперь подают в высококлассных ресторанах. (Источник: Kombrewcha)
Kombrewcha переживает глубокий рост и расширение с момента своего дебюта в 2014 году, что свидетельствует о том, что потребители реагируют на концепцию пива комбуча. В 2016 году продажи бренда выросли на 40% по сравнению с аналогичным периодом прошлого года, и бренд планирует выйти на Западное побережье в 2017 году.
Во всех сегментах чайного гриба напиток продемонстрировал впечатляющий рост и продажи в течение 2016 года. Эррол Швайцер, исполнительный глобальный координатор продуктового рынка Whole Foods Market, отметил, что чайный гриб занимает до одной трети полки охлаждаемых функциональных напитков в магазинах Whole Foods. Кроме того, американские потребители приобрели чайный гриб на сумму почти 400 миллионов долларов в 2014 году по сравнению с его продажами в 2010 году, когда он составил чуть более 100 миллионов долларов во время упомянутого кризиса регулирования 2010 года.
Эррол Швайцер, исполнительный глобальный координатор продуктового рынка Whole Foods Market, отметил, что чайный гриб занимает до одной трети полки охлаждаемых функциональных напитков в магазинах Whole Foods. Кроме того, американские потребители приобрели чайный гриб на сумму почти 400 миллионов долларов в 2014 году по сравнению с его продажами в 2010 году, когда он составил чуть более 100 миллионов долларов во время упомянутого кризиса регулирования 2010 года.
БУДУЩЕЕ КОМБУЧИ
Несмотря на кризис регулирования 2010 года и беспорядок в отношении продуктов среди потребителей, продажи чайного гриба выше, чем когда-либо, и, по прогнозам, будут продолжать расти. Комбуча считается самым быстрорастущим продуктом на рынке функциональных напитков с оценкой продаж в 1 доллар США.8 миллиардов к 2020 году. Кроме того, среднегодовые темпы роста продаж чайного гриба на внутреннем рынке в период с 2015 по 2020 год составят 25,0%. Аналитики считают, что это частично связано с новым алкогольным сегментом рынка чайного гриба, таким как вышеупомянутые чистые чайные грибы и пиво из чайного гриба.
Комбуча считается самым быстрорастущим продуктом на рынке функциональных напитков с оценкой продаж в 1 доллар США.8 миллиардов к 2020 году. Кроме того, среднегодовые темпы роста продаж чайного гриба на внутреннем рынке в период с 2015 по 2020 год составят 25,0%. Аналитики считают, что это частично связано с новым алкогольным сегментом рынка чайного гриба, таким как вышеупомянутые чистые чайные грибы и пиво из чайного гриба.
Совсем недавно PepsiCo обратила внимание на многообещающее будущее комбучи, купив в ноябре 2016 года ведущий бренд чайного гриба KeVita. 22 ноября 2016 года на веб-сайте PepsiCo было опубликовано объявление Крисом Лансингом, генеральным менеджером и вице-президентом PepsiCo Premium Nutrition. , пояснил: «Я рад приветствовать KeVita в семье PepsiCo.Под руководством генерального директора Билла Мозеса KeVita превратилась в инновационный, быстрорастущий бренд, который преобразует функциональное пространство напитков … Это объявление является еще одним свидетельством того, что PepsiCo стремится к достижению цели, продолжая развивать наши предложения для здоровья и благополучия для удовлетворения меняющихся потребностей потребителей ».
KeVita присоединится к 22 глобальным брендам PepsiCo, которые покупают потребители один миллиард раз в день в более чем 200 странах. Этот шаг является сильным сигналом уверенности рынка в потенциале роста чайного гриба, в частности, потому, что Pepsi имеет историю инвестирования в различные долгосрочные перспективы, независимо от противоречивых настроений потребителей.Генеральный директор Pepsi Индра Нуйи недавно объяснил инвестиционную стратегию компании наряду с еще одним спорным заявлением о том, что компания может в конечном итоге инвестировать в белки насекомых. Нуйи заявила: «Один год, три года, пять лет, десять лет: у нас разные люди смотрят на разные горизонты, потому что, если вы верите в десятилетние горизонты и то, что мы видим, некоторые из самых странных привычек в еде и напитках проявляются. вверх «.
Сильное будущее чайного гриба очевидно и, возможно, лучше всего по сравнению с популярностью йогурта.Ханна Крам объясняет это убеждение в индустрии чайного гриба, когда она заявила: «Мы считаем себя йогуртом 21 века. В поколении наших родителей вам приходилось делать свой собственный йогурт, потому что это не был коммерческий продукт, но потом люди услышали о здоровье преимущества и то, как он может продлить вашу жизнь, а затем это превратилось в многомиллионную индустрию. Мы думаем, что люди в будущем вырастут, просто принимая чайный гриб как продукт, который у них был в детстве ».
В поколении наших родителей вам приходилось делать свой собственный йогурт, потому что это не был коммерческий продукт, но потом люди услышали о здоровье преимущества и то, как он может продлить вашу жизнь, а затем это превратилось в многомиллионную индустрию. Мы думаем, что люди в будущем вырастут, просто принимая чайный гриб как продукт, который у них был в детстве ».
ингредиентов, польза для здоровья и риски
ИСТОЧНИКОВ:
Всесторонние обзоры в области пищевой науки и безопасности пищевых продуктов : «Обзор чая чайного гриба — микробиология, состав, ферментация, полезные эффекты, токсичность и чайный грибок».”
BMC Дополнительная и альтернативная медицина : «Гипогликемические и антилипидемические свойства чайного гриба у крыс с аллоксановым диабетом».
Food Microbiology : «Последовательный анализ бактериального и грибкового состава нескольких образцов чайного гриба (чайного гриба)».
Государственный университет Колорадо, информация об источниках питания: «Комбуча».
Grand View Research: «Анализ рынка чайного гриба по вкусовым качествам (оригинальные, ароматизированные), по каналам сбыта (супермаркеты, магазины товаров для здоровья, интернет-магазины) и прогнозы сегментов до 2024 года.”
Мемориальный онкологический центр им. Слоуна Кеттеринга: «Комбуча».
Пищевая и химическая токсикология : «Влияние чайного гриба, ферментированного черного чая на ослабление вызванного окислительным стрессом повреждения тканей у крыс с диабетом, вызванным аллоксаном».
Журнал интенсивной медицины : «Случай отравления чайным грибом».
Еженедельный отчет о заболеваемости и смертности: «Необъяснимая тяжелая болезнь, возможно, связанная с потреблением чая чайного гриба — Айова, 1995.”
Журнал общей внутренней медицины : «Вероятная желудочно-кишечная токсичность чая Комбуча: полезен или вреден этот напиток?»
Медицинский журнал Австралии : «Отравление свинцом при употреблении чая Комбуча, сваренного в керамическом горшке».
Consumer Reports: «Есть ли польза для здоровья от чая комбуча?»
Food Technology and Biotechnology : «Антиоксидантная и антибактериальная активность напитка, полученного путем ферментации подслащенной лимонной мелиссы ( Melissa officinalis L.) Чай с симбиотическим консорциумом бактерий и дрожжей ».
SpringerPlus : «Молочнокислые бактерии: многообещающие добавки для повышения биологической активности чайного гриба».
Клиника Майо: «Что такое чайный гриб? Есть ли польза для здоровья? »
Клиническая гастроэнтерология и гепатология : «Руководство гастроэнтеролога по пробиотикам».
Европейский журнал клинического питания : «Антиоксидантный эффект зеленого и черного чая in vivo на человека.”
Harvard Health: «Понимание антиоксидантов».
Американский журнал клинического питания : «Эффективность экстракта зеленого чая, богатого полифенолами катехина и кофеином, в увеличении суточных затрат энергии и окислении жиров у людей».
Чайный гриб Комбуча: имеет ли он пользу для здоровья?
Чайный гриб Комбуча — это ферментированный напиток, приготовленный из чая, сахара, бактерий и дрожжей. Хотя его иногда называют грибным чаем, чайный гриб — это не гриб, а колония бактерий и дрожжей.Чай чайный гриб получают, добавляя колонии к сахару и чаю и давая смеси забродить. Полученная жидкость содержит уксус, витамины группы В и ряд других химических соединений.
Сторонники утверждают, что чайный гриб помогает предотвратить и лечить серьезные заболевания, от артериального давления до рака. Эти утверждения не подтверждаются наукой. Ограниченные данные свидетельствуют о том, что чай из чайного гриба может иметь преимущества, аналогичные пробиотическим добавкам, в том числе укреплять иммунную систему и предотвращать запоры. Однако в настоящее время достоверные медицинские исследования роли чайного гриба в здоровье человека очень ограничены, и есть риски, которые следует учитывать.
Однако в настоящее время достоверные медицинские исследования роли чайного гриба в здоровье человека очень ограничены, и есть риски, которые следует учитывать.
Поступали сообщения о побочных эффектах, таких как расстройство желудка, инфекции и аллергические реакции у любителей чая чайного гриба. Чайный гриб чайный гриб часто варят дома в нестерильных условиях, что делает вероятным заражение. Когда для пивоварения использовались керамические горшки, изготовленные неправильно, произошло отравление свинцом — кислоты в чае могут выщелачивать свинец из керамической глазури.
Короче говоря, недостаточно доказательств того, что чайный гриб полезен для здоровья. При этом зафиксировано несколько случаев причинения вреда. Таким образом, разумный подход — избегать чая чайный гриб, пока не будет доступна более точная информация.
- Донорство почки: есть ли долгосрочные риски?
- Легкая депрессия: эффективны ли антидепрессанты?
- Чайный гриб Комбуча.
 Натуральные лекарства. https: // naturalmedicines.терапевтическийresearch.com. По состоянию на 17 апреля 2017 г.
Натуральные лекарства. https: // naturalmedicines.терапевтическийresearch.com. По состоянию на 17 апреля 2017 г. - Duyff RL. Подумайте о своих напитках. В: Руководство по полноценному питанию и питанию Академии питания и диетологии. 5-е изд. Нью-Йорк, Нью-Йорк: Houghton Mifflin Harcourt; 2017.
- Watawana MI, et al. Аспекты здоровья, благополучия и безопасности при употреблении чайного гриба. Журнал химии. 2015; 2015: 1.
- Jayabalan R, et al. Обзор чая комбуча — микробиология, состав, ферментация, полезные эффекты, токсичность и чайный грибок.Комплексные обзоры в области пищевой науки и безопасности пищевых продуктов. 2014; 13: 538.
- Пробиотики: подробно. Национальный центр дополнительного и комплексного здоровья. https://nccih.nih.gov/health/probiotics/introduction.htm#hed1. По состоянию на 17 апреля 2017 г.
- Бауэр Б.А. (заключение эксперта). Клиника Мэйо, Рочестер, Миннесота, 20 апреля 2017 г.
.
Что такое чайный гриб? | Комбуча Бактерии и дрожжи
Во всем мире люди пьют ферментированный чай на протяжении многих сотен лет, называя его разными именами и хваля его пробиотические свойства, а также освежающий вкус.
Что такое чайный гриб?
Комбуча — это древний ферментированный тоник , сделанный из подслащенного чая . После культивирования этот шипучий напиток содержит полезных бактерий, дрожжей и кислот , переданных ему его материнской культурой, часто называемой SCOBY .
Чайный гриб имеет долгую историю потребления в Азии и Европе, но в последние годы он стал довольно популярным. Многие сейчас употребляют чайный гриб из-за множества преимуществ для здоровья и пробиотиков , которыми он рекламируется.Другие просто наслаждаются острым газированным вкусом этого ферментированного напитка.
Итак, что же превращает простой сладкий чай в шипучий напиток с пробиотиками? Процесс приготовления чайного гриба начинается с SCOBY .
Комбуча SCOBY
Комбуча SCOBY — один из пяти ингредиентов, используемых при заваривании чая чайного гриба. SCOBY обозначает симбиотических колоний бактерий и дрожжей. «Симбиотический» означает, что штаммы бактерий и дрожжей живут вместе в сложном, поддерживающем друг друга сообществе, поддерживающем и зависимом друг от друга.[1]
Вы можете услышать, что СКОБИ называют грибом, потому что он напоминает гладкое толстое тело гриба. Диск в форме блина несколько слизистый и студенистый на ощупь. (Некоторые даже могут сказать, что это похоже на сырую курицу.)
Не все чайные грибы SCOBY содержат одни и те же штаммы бактерий и дрожжей, но, как правило, все они действуют одинаковым образом при создании чайного гриба .
Все комбучи SCOBY объединяет то, что они представляют собой самовоспроизводящуюся культуру .Это означает, что SCOBY размножается в процессе создания чайного гриба.
Как делают чайный гриб
Наука за брожением
Приготовление чайного гриба — это простой процесс с использованием очень небольшого количества ингредиентов, но для создания этого восхитительного напитка происходит сложный биологический процесс.
Мы не будем углубляться в детали, но понимание некоторых основных принципов поможет раскрыть тайну того, что представляет собой очень простой процесс.
Чайный гриб производится через симбиотические отношения.Как упоминалось выше, SCOBY представляет собой симбиотическую культуру, в которой бактерии и дрожжи сосуществуют в гармонии. Поскольку этот СКОБИ — живое существо, для процветания ему нужны еда и подходящая среда.
Комбуча Источник питания SCOBY — подслащенный черный чай . Когда вы помещаете SCOBY в приготовленный чай, он начинает поглощать сахаров и образовывать еще один SCOBY, который часто называют baby .
Таким образом, между SCOBY и сладким чаем существует другая симбиотическая связь. СКОБИ нужен чай, чтобы выжить, а чайный гриб нельзя приготовить без СКОБИ. Этот процесс может занять всего за неделю , если теплее, и от до месяца при более низких температурах .
Побочными продуктами этого процесса являются органические кислоты, размножение бактерий и дрожжей в подслащенном чае, двуокись углерода (благодаря которой чайный гриб становится газированным), следы алкоголя и витамины группы B.
Процесс коммерческого приготовления чайного гриба
Многие коммерческие компании по производству чайного гриба начинали как домашние пивовары .Когда двадцать лет назад рынок начал проявлять спрос на чайный гриб, количество домашних пивоваров увеличилось. G.T. Dave’s был одним из первых производителей коммерческого пива, который вывел на рынок чайный гриб, и до сих пор остается одним из крупнейших производителей коммерческого пива.
Коммерческое производство чайного гриба регулируется государством , и поэтому существуют ограничения на процесс пивоварения. Содержание алкоголя вызывало большую озабоченность в 2010 году, когда на полках было обнаружено, что в бутылках содержание алкоголя составляет 2,5%.
Многие компании изменили способ приготовления чайного гриба, пастеризовав его или , отклонившись от традиционных методов пивоварения , чтобы содержание алкоголя было предсказуемым.
Что входит в готовый чайный гриб
Пробиотики: бактерии и дрожжи
Специфические бактерии и штаммы дрожжей, содержащиеся в чайном грибе, — это то, что заставляет его действовать так, как он делает, и что вызывает шипение и аромат чайного гриба. Не все культуры чайного гриба будут содержать одни и те же штаммы, но некоторые из них были зарегистрированы в исследованиях:
- Acetobacter [2] — это штамм аэробных (нуждающихся в кислороде) бактерий, вырабатывающих уксусную кислоту и глюконовую кислоту.Его всегда можно найти в чайном грибе. Штаммы Acetobacter также создают гриб scoby. Acetobacter xylinoides и acetobacter ketogenum — это два штамма, которые вы можете найти в чайном грибе.
- Saccharomyces [2] включает ряд штаммов дрожжей, которые производят спирт, и являются наиболее распространенными типами дрожжей, обнаруживаемых в чайном грибе.
 Они могут быть аэробными или анаэробными (требуется бескислородная среда). К ним относятся Saccharomycodes ludwigii, Saccharomycodes apiculatus, Schizosaccharomyces pombe, Zygosaccharomyes и Saccharomyces cerevisiae.
Они могут быть аэробными или анаэробными (требуется бескислородная среда). К ним относятся Saccharomycodes ludwigii, Saccharomycodes apiculatus, Schizosaccharomyces pombe, Zygosaccharomyes и Saccharomyces cerevisiae. - Brettanomyces [2] — другой тип штамма дрожжей, аэробных или анаэробных, которые обычно встречаются в чайном грибе и производят спирт или уксусную кислоту.
- Lactobacillus [2]: Тип аэробных бактерий, которые иногда, но не всегда, встречаются в чайном грибе. Он производит молочную кислоту и слизь.
- Pediococcus [2]: Эти анаэробные бактерии производят молочную кислоту и слизь. Иногда, но не всегда, их можно найти в чайном грибе.
- Gluconacetobacter kombuchae [2] — анаэробные бактерии, уникальные для чайного гриба.Он питается азотом, который содержится в чае, и производит уксусную кислоту и глюконовую кислоту, а также способствует образованию скоби.
- Zygosaccharomyces kombuchaensis [3] — это штамм дрожжей, который является уникальным для чайного гриба.
 Он производит алкоголь и газы, а также способствует развитию грибовидного тела.
Он производит алкоголь и газы, а также способствует развитию грибовидного тела.
Комбуча также содержит ряд других питательных веществ , в частности, различные кислоты и сложные эфиры, которые придают напитку характерный привкус и шипение. В состав этих компонентов входит глюконовой кислоты , что составляет основное различие между составом чайного гриба и составом яблочного уксуса.
Фактическое содержание бактерий, сахара и кислоты в чайном грибе зависит от многих факторов, включая исходную культуру, тип используемого чая, тип используемого сахара, крепость чая, тип воды, время заваривания, температура культивирования и др. Из-за природы чайного гриба невозможно определить точный микробный состав чайного гриба. [1]
Хотя разные SCOBY могут отличаться по своему составу, общим для всех чайных грибов являются глюконовая кислота, уксусная кислота и фруктоза.[2]
Содержание кофеина
Часто задают вопрос: «Сколько кофеина содержится в чайном грибе?». Учитывая, что чайный гриб сделан из черного чая, который содержит изрядное количество кофеина, это важный вопрос, если вы обычно избегаете напитков с кофеином.
Учитывая, что чайный гриб сделан из черного чая, который содержит изрядное количество кофеина, это важный вопрос, если вы обычно избегаете напитков с кофеином.
В этой области было сделано много различных выводов, согласно которым диапазон кофеина значительно сокращается в процессе ферментации до его полного отсутствия. Один из источников, доктор Дэвид Чаппуис в своей работе «Книга зеленого чая», обнаружил, что содержание кофеина в чайном грибе снижается примерно на 25% за две недели заваривания.Это можно экстраполировать, чтобы предположить, что оно будет продолжать снижаться в результате более длительного пивоварения.
Имея множество различных результатов из разных источников, можно с уверенностью сказать, что в готовом напитке содержится некоторого количества кофеина , хотя большинство источников считают, что это относительно небольшое количество.
Содержание алкоголя
Как и другие ферментированные продукты, чайный гриб содержит около алкоголя в качестве побочного продукта процесса ферментации. Содержание алкоголя в чайном грибе обычно считается очень низким по большинству стандартов, особенно при соблюдении традиционных методов пивоварения.
Содержание алкоголя в чайном грибе обычно считается очень низким по большинству стандартов, особенно при соблюдении традиционных методов пивоварения.
Содержание сахара
Комбуча начинается с очень сладкого чая и со временем в процессе заваривания становится на более терпким и менее сладким . Следовательно, содержание сахара можно регулировать количеством времени , которое ему дается для заваривания. Более длительное заваривание, по крайней мере, несколько недель, будет содержать гораздо меньше сахара и гораздо больше органических кислот.
Помните также, что приготовление чайного гриба зависит от температуры, при которой он выращивается. Содержание сахара будет варьироваться в зависимости от сезона, а также от продолжительности выращивания.По этой причине дегустация чайного гриба на разных стадиях варки — это самый надежный способ определить содержание сахара и продолжительность варки.
Зачем варить чайный гриб в домашних условиях
Приготовление чайного гриба в домашних условиях имеет много преимуществ. Во-первых, практика домашнего пивоварения не регулируется . Это особенно важно для сырых, ферментированных напитков, таких как чайный гриб. Процесс приготовления чайного гриба не прекращается просто после того, как чайный гриб удален из оригинального SCOBY.Он продолжает производить бактерии, дрожжи, кислоты и следы алкоголя даже после охлаждения. Когда вы варите дома, вы можете варить по традиционным методикам, не беспокоясь о правилах, касающихся постоянно меняющегося конечного продукта.
Во-первых, практика домашнего пивоварения не регулируется . Это особенно важно для сырых, ферментированных напитков, таких как чайный гриб. Процесс приготовления чайного гриба не прекращается просто после того, как чайный гриб удален из оригинального SCOBY.Он продолжает производить бактерии, дрожжи, кислоты и следы алкоголя даже после охлаждения. Когда вы варите дома, вы можете варить по традиционным методикам, не беспокоясь о правилах, касающихся постоянно меняющегося конечного продукта.
Домашнее пивоварение также дает преимущество контроля ингредиентов. — выбирайте сахар и чай, которые вы предпочитаете, исходя из ваших предпочтений по качеству и стоимости. Точно так же вы можете контролировать конечное содержание сахара, выбрав более длительное заваривание напитка с меньшим содержанием сахара.
Домашнее пивоварение более экономично. В то время как коммерческий чайный гриб стоит от трех до пяти долларов за пинту, домашний чайный гриб стоит в среднем менее 50 долларов за бутылку.
Домашнее пивоварение чайного гриба — это не просто способ создания вкусных ферментированных напитков, для некоторых это просто хобби. Как и другие проекты «сделай сам», он позволяет творчески добавлять ароматизатор в чайный гриб для второго брожения.
Более того, позволяет вам окунуться в искусство ферментации .С каждой партией чайного гриба вы можете передать эту культуру другу или члену семьи или научить своих детей практике ферментации.
Какая польза для здоровья чайного гриба (и сколько можно безопасно пить)? — Основы здоровья от клиники Кливленда
Для многих новичков чайного гриба, станут ли они их поклонниками или никогда больше не проглотят, решается за считанные секунды. Некоторые резко отшатываются, как будто они проглотили чистый белый винный уксус. Другие пьют и заявляют, что это эликсир, вызывающий блаженство.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Помимо личных предпочтений, чайный гриб может стать достойным дополнением к вашему арсеналу здоровья, — говорит диетолог Максин Смит, доктор медицинских наук. Сейчас чайный гриб почти так же популярен в магазинах здоровой пищи, как и обычные супермаркеты, он ферментируется из чая (обычно черного, хотя иногда и зеленого) и сахара (возможно, белого, турбинного, агавы или меда).Конечный результат? Слегка газированный напиток, богатый пробиотиками, то есть он содержит живые бактерии и дрожжи или «здоровые маленькие микробы», которые приносят пользу вашей пищеварительной системе.
«Некоторые полезные свойства чайного гриба схожи с пользой для здоровья других ферментированных продуктов, таких как йогурт, кефир, сырые (живые) ферментированные соленья или квашеная капуста», — говорит Смит. «Но у него также есть другие — особые биологически активные соединения, — которые уникальны для чайного гриба».
Преимущества чайного гриба
Большая часть похвалы чайного гриба за полезные свойства чайного гриба, вероятно, связана с самим чаем и содержащимися в нем полифенолами.
«Известно, что полифенолы действуют как сильные антиоксиданты в организме и уменьшают воспаление, которое является основной причиной многих заболеваний и состояний», — объясняет она. «И процесс ферментации фактически увеличивает количество полифенолов».
Чайный гриб также содержит витамины группы B, несколько незаменимых минералов, органические кислоты (подумайте: например, при ферментации уксуса), такие как уксусная, глюкуроновая и D-сахарная кислоты. По словам Смита, эти кислоты обладают антимикробным действием, поэтому они препятствуют росту бактерий.Они также могут способствовать детоксикации, помогая печени избавляться от нежелательных соединений, которые она должна перерабатывать. Наконец, эти кислоты помогают транспортировать полифенолы в организме.
Поскольку некоторые из этих кислот производятся из этанола, добавляет Смит, стоит отметить, что чайный гриб содержит низкий уровень алкоголя, обычно от 0,5 до 3 процентов. (Для сравнения: ваши средние часы крафтового пива составляют чуть менее 6 процентов.)
(Для сравнения: ваши средние часы крафтового пива составляют чуть менее 6 процентов.)
Но насколько полезен чайный гриб? «Не так много качественных, надежных исследований, чтобы поддержать много шумихи о комбуче, но соединения, которые он содержит, были связаны в некоторых исследованиях со снижением холестерина, снижением уровня сахара в крови, антимикробным действием, снижением частоты рака и улучшением функции печени и ЖКТ.
Итак, сколько чайного гриба нужно пить?
Конечно, слишком много чего-либо вредно. Центры по контролю за заболеваниями рекомендуют безопасно употреблять четыре унции чайного гриба один-три раза в день.
«Это означает, что вы не должны потреблять более 12 унций чайного гриба в день», — говорит Смит, который указывает, что средняя бутылка коммерчески приготовленного чайного гриба превышает дневную разовую порцию в 16 унций.
«У нас просто нет большого количества исследований, определяющих оптимальные количества или даже преимущества и риски многих пробиотических продуктов», — отмечает она.
Возможные опасности зависят от поилки и ферментера
Употребление слишком большого количества чайного гриба потенциально может привести к таким реакциям, как головная боль, тошнота, расстройство желудочно-кишечного тракта или кетоацидоз (неотложная медицинская помощь, когда в крови слишком много кислоты), продолжает Смит.
«Свинцовая токсичность также возможна, если домашние чайные грибы ферментируются в глиняных сосудах или других емкостях, которые выщелачивают свинец в готовый напиток», — говорит она.
Те, кому стоит вообще отказаться от чайного гриба? Мы знаем, что беременным женщинам и маленьким детям следует выбрать другой напиток.«То же самое и с некоторыми хроническими заболеваниями (особенно с заболеваниями печени или почек или ВИЧ), ослабленной иммунной системой и алкогольной зависимостью», — добавляет она.
Еще один нюанс? «Знайте, что аллергическая реакция возможна, поскольку у людей может быть аллергия практически на все, — предупреждает Смит.
И тогда есть весь вопрос о надлежащей санитарии. По ее словам, испорченные партии могут быть заражены нежелательными грибками и чрезмерным производством дрожжей. Как и при потреблении каких-либо ферментов, разумно придерживаться надежного источника.
Если цвет или запах нечеткие (если он пахнет лаком для ногтей из-за чрезмерного производства кислоты, которое привело к образованию ацетона), Смит предостерегает от впитывания.
«Большая часть коммерчески расфасованного чайного гриба в магазине прекрасна», — заверяет она. «Но если вы оказались на каком-то случайном блошином рынке и там есть стол с чайным грибом, это не обязательно лучшее место, чтобы его купить».
А если вы любитель DIY? «Если вы варите собственное пиво с помощью SCOBY, у вас все будет в порядке, если у вас есть опыт приготовления ферментированных продуктов и очень чистая и стерильная среда», — заключает Смит.
Лучший рецепт чайного гриба — Как приготовить чайный гриб
Ах да, чайный гриб . Он повсюду, отлично подходит для здоровья кишечника и определенно является модным напитком десятилетия. Также немного завышена для моего бюджета — 4 доллара за бутылку. Итак, присоединяйтесь ко мне, почему бы вам не отправиться в мое последнее приключение по экономии денег: рецепт домашнего выпивки, изобилующего пробиотиками.
Он повсюду, отлично подходит для здоровья кишечника и определенно является модным напитком десятилетия. Также немного завышена для моего бюджета — 4 доллара за бутылку. Итак, присоединяйтесь ко мне, почему бы вам не отправиться в мое последнее приключение по экономии денег: рецепт домашнего выпивки, изобилующего пробиотиками.
Первый шаг: вырастить СКОБИ. Чтобы заварить чайный гриб, вам сначала понадобится симбиотическая культура бактерий и дрожжей.Он также носит внушительное имя матери. Есть несколько поставщиков, у которых вы можете купить полноразмерный SCOBY, но что в этом интересного? Чтобы вырастить свою собственную мать, , вы собираетесь купить бутылку хорошего качества, без вкусовых добавок, непастеризованного сырого чайного гриба.
Надежный источник рекомендовал бренд Health-Ade, и мне очень повезло с выращиванием SCOBY с их бутылками мелкосерийного пива. Подойдет любой бренд, если он необработанный и непастеризованный. При покупке бутылки готового чайного гриба самое важное, на что следует обратить внимание, — это количество плавающего осадка в вашей бутылке: чем больше, тем лучше. Эти маленькие волокнистые туманные тельца — это, по сути, кусочки матери, которые отделились от основного SCOBY в процессе розлива и оказались в вашей бутылке. Возможно, они не выглядят привлекательно, но поверьте мне, они именно то, что вам нужно. Вам также следует избегать ароматизированного чайного гриба, особенно если в его смеси есть фруктовые соки: ароматизатор может повлиять на здоровье SCOBY, которого вы пытаетесь выращивать.
Эти маленькие волокнистые туманные тельца — это, по сути, кусочки матери, которые отделились от основного SCOBY в процессе розлива и оказались в вашей бутылке. Возможно, они не выглядят привлекательно, но поверьте мне, они именно то, что вам нужно. Вам также следует избегать ароматизированного чайного гриба, особенно если в его смеси есть фруктовые соки: ароматизатор может повлиять на здоровье SCOBY, которого вы пытаетесь выращивать.
Второй шаг: подождите. Если вы читали мой рецепт закваски, вы знаете, как я люблю ждать, пока я поеду.Чтобы ваш SCOBY развился, вам нужно подождать от 1 до 4 недель. Как и в случае с закваской , вы хотите начать с ультрачистой банки и создать в ней приятную, чистую и умеренную среду. Чем теплее, тем быстрее разовьется SCOBY, но идеальная температура составляет от 75 ° до 80 °. Поскольку это живой организм, вам нужно дать ему воздух. Чтобы в нее не попадали плохие вещи, накроем банку воздухопроницаемой тканью, например кофейным фильтром или марлей.
Третий этап: ферментация! При приготовлении чайного гриба есть два этапа ферментации. Первый этап происходит в вашей банке SCOBY, и чайная смесь постепенно превращается из сладкой в кислую. Как только он достигнет желаемого уровня терпкости, вы разлейте жидкость в герметичную пищевую бутылку, чтобы дать естественной карбонизации нарастать во время второй ферментации. Фрукты, соки и другие ароматизаторы можно и нужно добавлять только на этом втором этапе, чтобы не навредить развитию матери путем внесения конфликтующих культур дрожжей.Мои любимые дополнения — ананасовое пюре и имбирь.
Несколько слов о безопасности пищевых продуктов. Поскольку это домашнее брожение, вам следует проявить особую осторожность, чтобы обеспечить стерилизацию всех ваших контейнеров и инструментов. Я рекомендую погрузить ваши банки и бутылки в кипящую воду на несколько минут, чтобы исключить нежелательные патогены, проникшие в ваш напиток. Хорошо мойте руки и храните банку в месте, где она не будет нарушена, вдали от активности и потенциально опасных ситуаций.
Обратите пристальное внимание на то, как выглядит ваш SCOBY, но только после первой недели. Вначале он будет выглядеть довольно необычно с пятнистыми белыми снежинками, поэтому не тратьте время в первые несколько дней на то, чтобы разобраться, разводите ли вы SCOBY или плесень. Но если вы начнете видеть зеленые, черные, пушистые и сухие пятна, это определенно плесень. Когда это произойдет, всегда будьте осторожны: выбросьте всю партию и начните заново.
Растущий SCOBY вначале будет выглядеть очень волокнистым — это из-за скоплений дрожжей.Со временем он должен превратиться в плавающий слой молочного полупрозрачного желе, который покроет поверхность вашей чайной смеси и будет соответствовать форме вашей емкости. Используйте все свои чувства, чтобы проверить здоровье вашего SCOBY: он должен пахнуть сладко-уксусным, должен выглядеть гладким и глянцевым после того, как полностью проявится, и должен казаться упругим и гибким, а не ломким. Младшие СКОБИ будут более белыми, а СКОБИ старшего возраста будут темнее и коричневее.
Младшие СКОБИ будут более белыми, а СКОБИ старшего возраста будут темнее и коричневее.
Несколько слов об ингредиентах. По возможности используйте органический чай и сахар. Хотя это и не обязательно, вы все же создаете живой организм, и его лучше кормить лучшими ингредиентами. Для начала используйте только неароматизированный чай из чайного растения Camellia sinensis . Хотя вы можете экспериментировать, когда ваш SCOBY станет сильнее, не используйте для начала травяные «чаи», потому что они не содержат питательных веществ, в которых нуждается ваш SCOBY. Поначалу я добивался лучших результатов, употребляя черный чай; зеленый чай можно использовать после второй заварки SCOBY.
Не используйте искусственные подсластители! Комбуча нуждается в настоящем сахаре для того, чтобы делать свое дело, и сахар, который вы добавляете в напиток, будет потребляться вашим SCOBY.
Еще несколько мыслей: я предпочитаю, чтобы мой чайный гриб имел аромат глубокого чая, поэтому этот рецепт требует немало чая. Если вы предпочитаете более легкий вкус, не стесняйтесь уменьшить вдвое количество листового чая или чайных пакетиков, но не используйте меньшее количество, чтобы не умереть SCOBY от голода. И если вы случайно дадите настояться слишком долго без вкуса (как я), а чайный гриб перебродит и станет слишком кислым, вы можете использовать его как уксус или разбавить фруктовым соком или водой перед употреблением.
Если вы предпочитаете более легкий вкус, не стесняйтесь уменьшить вдвое количество листового чая или чайных пакетиков, но не используйте меньшее количество, чтобы не умереть SCOBY от голода. И если вы случайно дадите настояться слишком долго без вкуса (как я), а чайный гриб перебродит и станет слишком кислым, вы можете использовать его как уксус или разбавить фруктовым соком или водой перед употреблением.
Еще один совет по экономии денег: если вы не готовы покупать откидные бутылки для брожения, вы можете начать свои первые несколько экспериментов по ферментации, используя бутылку, в которой был купленный вами чайный гриб. Осторожно: это всего лишь Кратковременное решение, потому что как только хрупкая пластиковая или картонная пробка выпадет из крышки, ваша бутылка перестанет быть герметичной и не сможет удерживать всю броженую карбонизацию.
Ура!
Паркер Файербах
Паркер Файербах
Этот контент импортирован из {embed-name}.


 Смузи и фреши? Да, но их нужно пить сразу, иначе они расслаиваются и теряют значительную часть своей пользы.
Смузи и фреши? Да, но их нужно пить сразу, иначе они расслаиваются и теряют значительную часть своей пользы. Натуральные лекарства. https: // naturalmedicines.терапевтическийresearch.com. По состоянию на 17 апреля 2017 г.
Натуральные лекарства. https: // naturalmedicines.терапевтическийresearch.com. По состоянию на 17 апреля 2017 г. Они могут быть аэробными или анаэробными (требуется бескислородная среда). К ним относятся Saccharomycodes ludwigii, Saccharomycodes apiculatus, Schizosaccharomyces pombe, Zygosaccharomyes и Saccharomyces cerevisiae.
Они могут быть аэробными или анаэробными (требуется бескислородная среда). К ним относятся Saccharomycodes ludwigii, Saccharomycodes apiculatus, Schizosaccharomyces pombe, Zygosaccharomyes и Saccharomyces cerevisiae. Он производит алкоголь и газы, а также способствует развитию грибовидного тела.
Он производит алкоголь и газы, а также способствует развитию грибовидного тела. Но не всегда черный стул свидетельствует о серьезном заболевании. Иногда он может быть просто побочным симптомом употребления лекарственных препаратов, содержащих в своем составе черную лакрицу или микроэлементы железа. Подобный эффект могут оказать и продукты питания, имеющие в составе перечисленные компоненты.
Но не всегда черный стул свидетельствует о серьезном заболевании. Иногда он может быть просто побочным симптомом употребления лекарственных препаратов, содержащих в своем составе черную лакрицу или микроэлементы железа. Подобный эффект могут оказать и продукты питания, имеющие в составе перечисленные компоненты.
 исследования пораженных участков. Исходя из этого, может быть применен один из методов лечения: консервативный или оперативный. Важными элементами терапии являются соблюдение постельного режима и строгая диета. Если кровотечение очень сильное, пациенту могут прописать инъекции с компонентами крови и даже дополнительную кислородную поддержку. Таким образом, обнаружив в кале малейшее присутствие черного цвета, рекомендуется немедленно обратиться к врачу во избежание серьезных осложнений.
исследования пораженных участков. Исходя из этого, может быть применен один из методов лечения: консервативный или оперативный. Важными элементами терапии являются соблюдение постельного режима и строгая диета. Если кровотечение очень сильное, пациенту могут прописать инъекции с компонентами крови и даже дополнительную кислородную поддержку. Таким образом, обнаружив в кале малейшее присутствие черного цвета, рекомендуется немедленно обратиться к врачу во избежание серьезных осложнений.






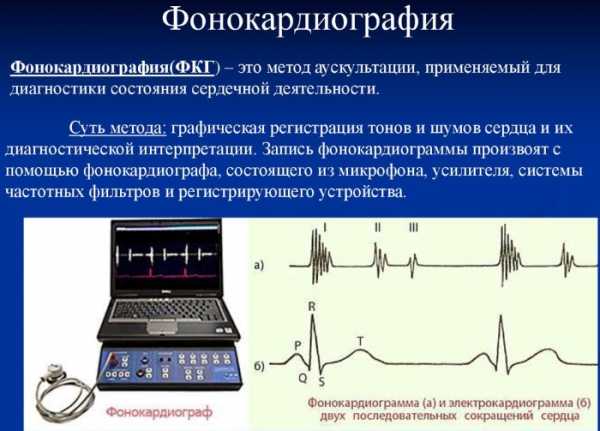 Данным методом пользуются при диагностике порока сердца.
Данным методом пользуются при диагностике порока сердца.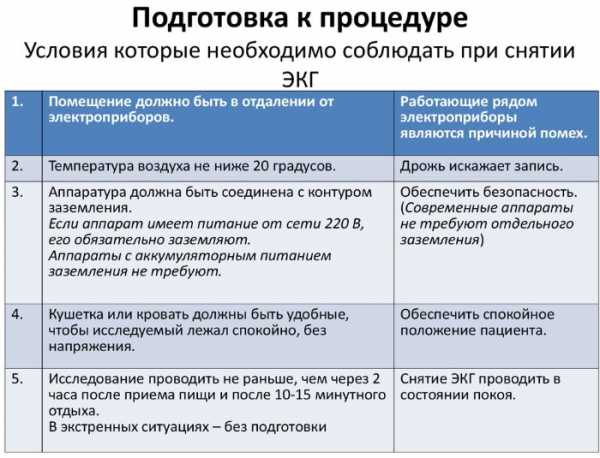
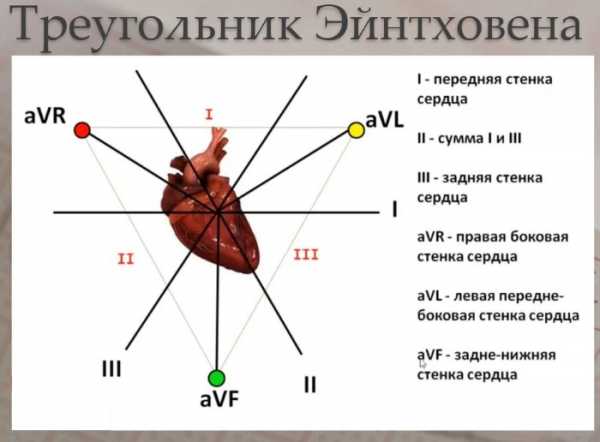
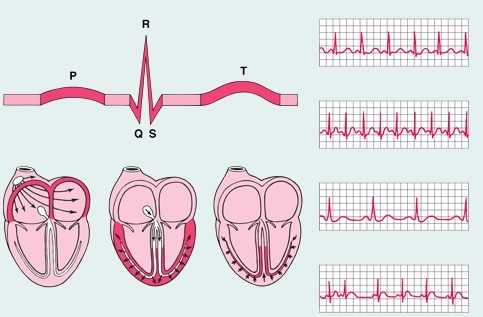
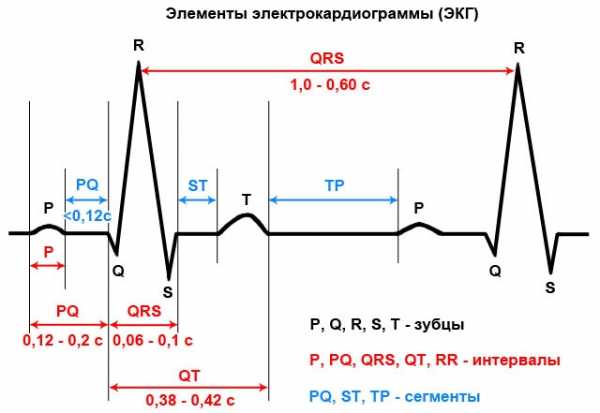
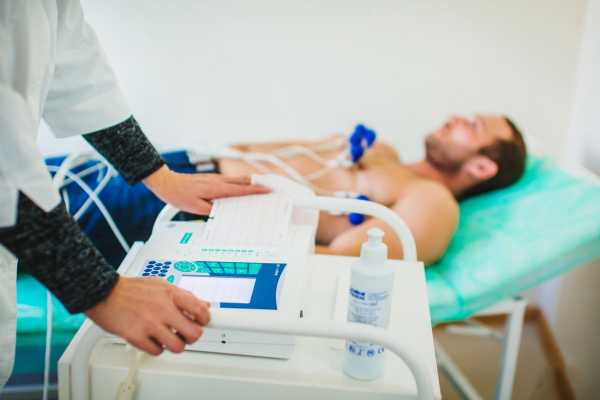

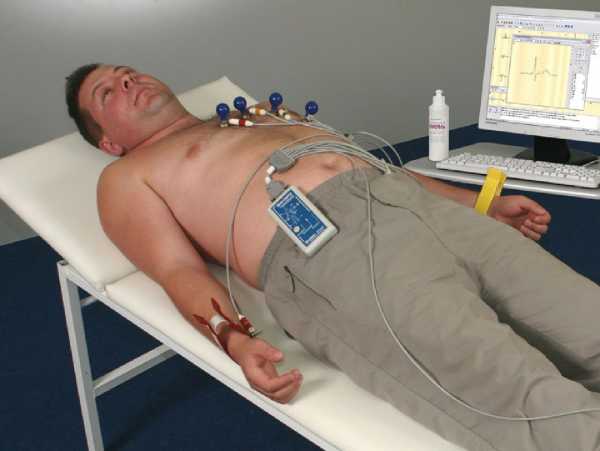
 Сторонний человек, коим и является любой пациент кардиологии, не способен разобраться в непонятных зубцах и пиках, отображенных самописцем электрокардиографа. Понять, что же видит там врач людям без специального образования сложно, но общие принципы работы сердца вполне понятны каждому.
Сторонний человек, коим и является любой пациент кардиологии, не способен разобраться в непонятных зубцах и пиках, отображенных самописцем электрокардиографа. Понять, что же видит там врач людям без специального образования сложно, но общие принципы работы сердца вполне понятны каждому.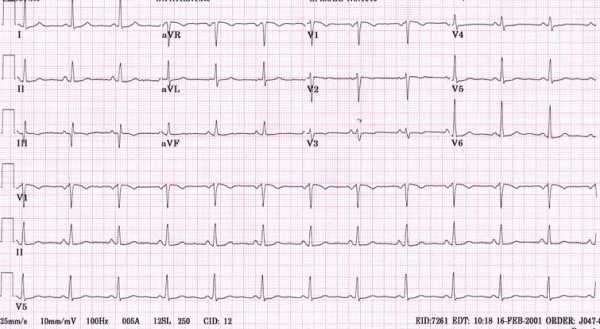

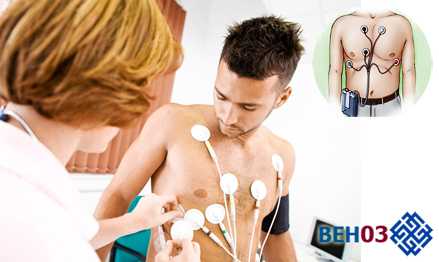

 Остальную часть суточных калорий (2500-2800) добирать за счет углеводов (400-450 г). В первую очередь фруктов, ягод и овощей.
Остальную часть суточных калорий (2500-2800) добирать за счет углеводов (400-450 г). В первую очередь фруктов, ягод и овощей. По этой же причине следует исключить майонезы, кетчупы, полуфабрикаты, все копченое и консервированное.
По этой же причине следует исключить майонезы, кетчупы, полуфабрикаты, все копченое и консервированное. Если ограничиваться сезонными овощами и фруктами, то всерьез тратиться придется только на натуральные растительные масла и качественный хлеб.
Если ограничиваться сезонными овощами и фруктами, то всерьез тратиться придется только на натуральные растительные масла и качественный хлеб.
 Потому диета 10 рассчитана на шестиразовое питание небольшими порциями.
Потому диета 10 рассчитана на шестиразовое питание небольшими порциями.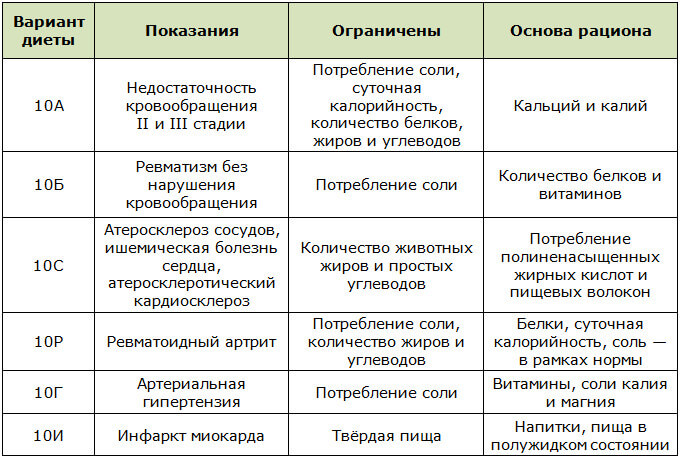 Одну половинку плода размять на пюре, вторую нарезать пластинками. Намазать на кусочек хлеба пюре. Сверху выложить нарезанные дольки помидоров и авокадо. Посыпать тыквенными семечками и семенами кунжута.
Одну половинку плода размять на пюре, вторую нарезать пластинками. Намазать на кусочек хлеба пюре. Сверху выложить нарезанные дольки помидоров и авокадо. Посыпать тыквенными семечками и семенами кунжута.
 1 маленький помидор очистить от шкурки, растереть в пюре и добавить специи по вкусу. Влить в кастрюлю с овощами. Через пять минут снять суп с огня и перемолоть до однородной массы при помощи блендера.
1 маленький помидор очистить от шкурки, растереть в пюре и добавить специи по вкусу. Влить в кастрюлю с овощами. Через пять минут снять суп с огня и перемолоть до однородной массы при помощи блендера.
 По истечении срока приготовления оставить филе в выключенной мультиварке еще на 15 минут. Подавать со свежими овощами.
По истечении срока приготовления оставить филе в выключенной мультиварке еще на 15 минут. Подавать со свежими овощами. Заправить соусом их пасты тахини, лимонного сока, щепотки черного перца. Сверху посыпать тыквенными семечками.
Заправить соусом их пасты тахини, лимонного сока, щепотки черного перца. Сверху посыпать тыквенными семечками.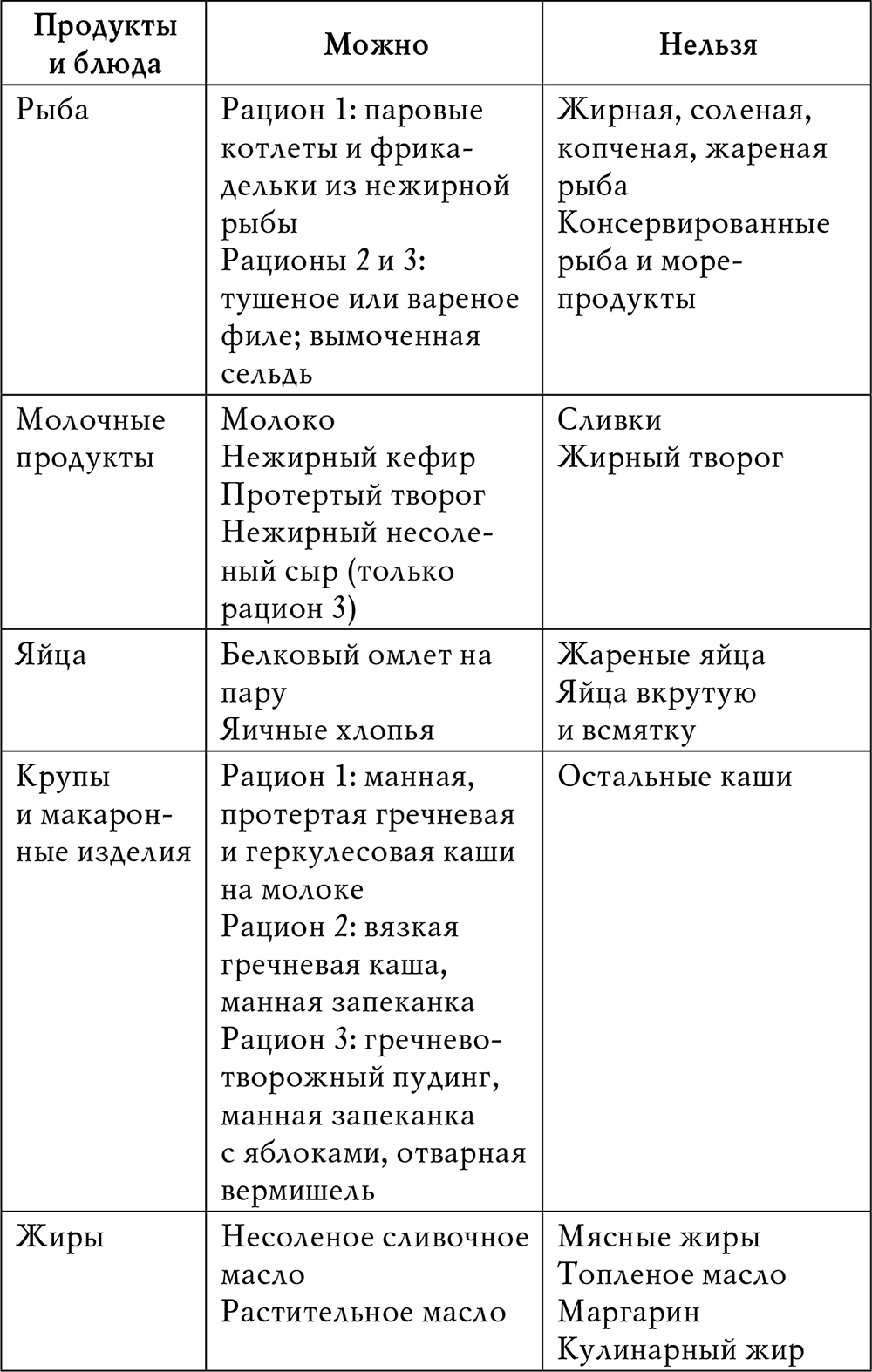 2 яблока или груши весом 200 г очистить от шкурки и сердцевины и порезать тонкой соломкой. Обсушить с помощью бумажного полотенца замоченный в воде чернослив (10 штук), мелко нарезать. Измельчить 3 грецких ореха. Смешать все ингредиенты с заправкой.
2 яблока или груши весом 200 г очистить от шкурки и сердцевины и порезать тонкой соломкой. Обсушить с помощью бумажного полотенца замоченный в воде чернослив (10 штук), мелко нарезать. Измельчить 3 грецких ореха. Смешать все ингредиенты с заправкой. Яблоки запекаются около 20 минут в духовке при температуре 180 градусов. Подаются холодными.
Яблоки запекаются около 20 минут в духовке при температуре 180 градусов. Подаются холодными. Смешать ингредиенты при помощи блендера.
Смешать ингредиенты при помощи блендера.
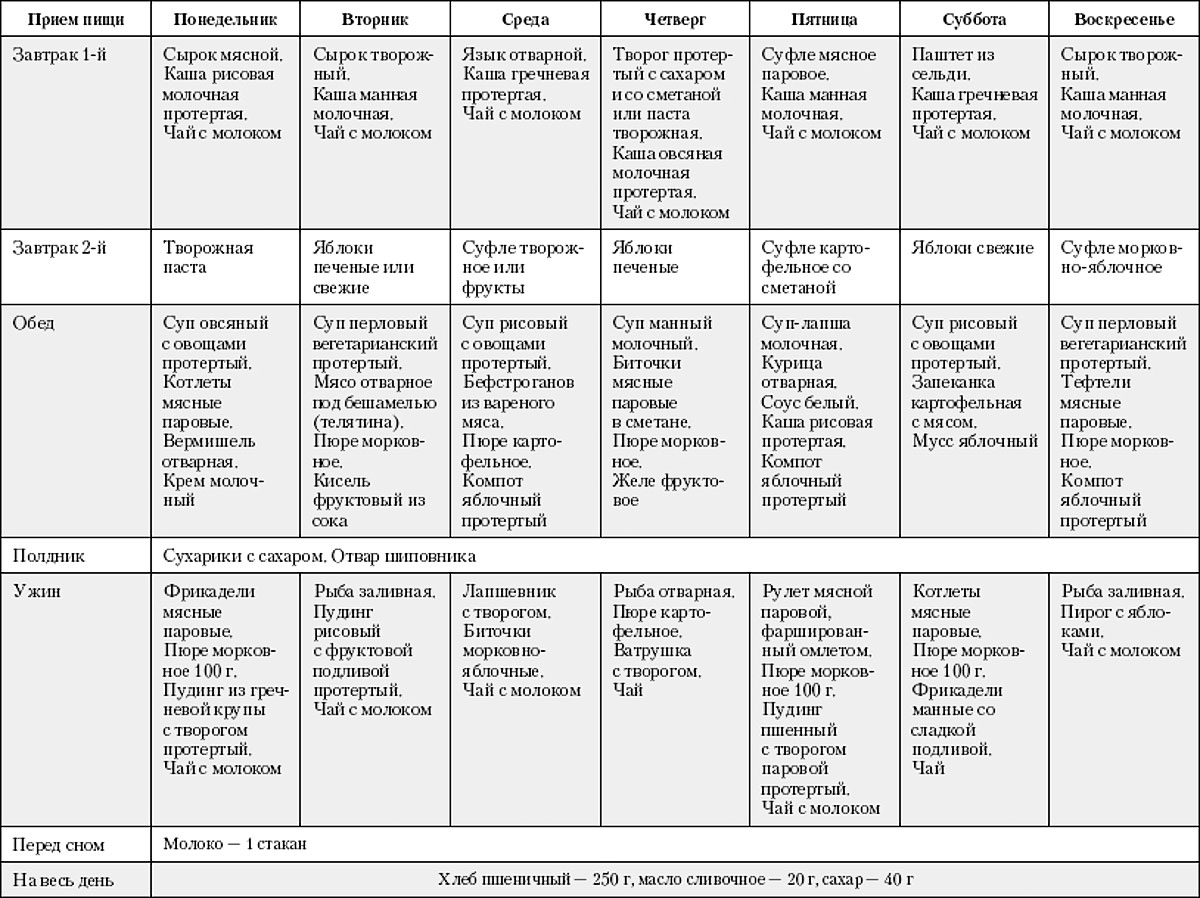 Общее количество воды не должно превышать 1,3 литра, включая различные супы и напитки.
Общее количество воды не должно превышать 1,3 литра, включая различные супы и напитки. Также разрешается есть вареные яйца, но не больше одного в сутки.
Также разрешается есть вареные яйца, но не больше одного в сутки. Также под запрет попадают соления, маринады, консервы.
Также под запрет попадают соления, маринады, консервы.

 Также ограничения касаются углеводов.
Также ограничения касаются углеводов. При нарушении работы сердца и сосудов назначают медицинскую диету «10 стол», составленную М. И. Певзнером.
При нарушении работы сердца и сосудов назначают медицинскую диету «10 стол», составленную М. И. Певзнером. Кулинарная обработка с умеренным механическим щажением. Мясо и рыбу отваривают. Исключают трудноперевариваемые блюда. Пищу готовят без соли. Температура пищи обычная.
Кулинарная обработка с умеренным механическим щажением. Мясо и рыбу отваривают. Исключают трудноперевариваемые блюда. Пищу готовят без соли. Температура пищи обычная.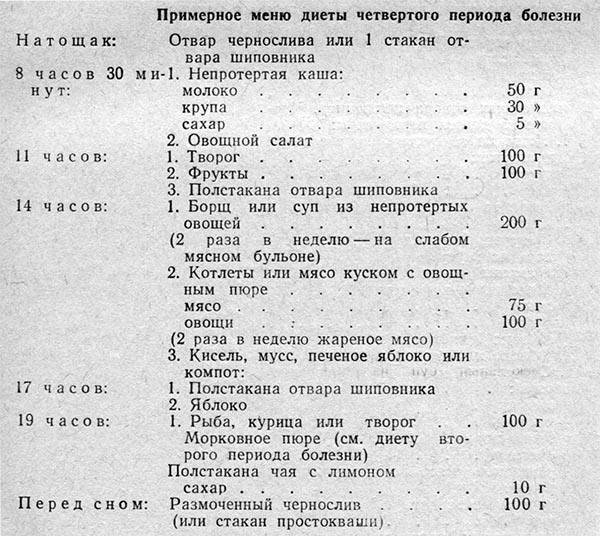 Несдобные печенье и бисквит.
Несдобные печенье и бисквит.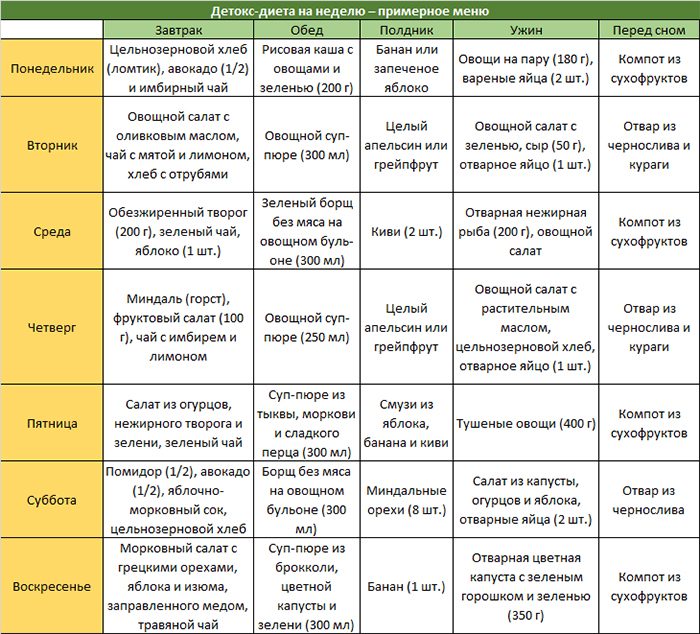 Блюда из отварных морепродуктов.
Блюда из отварных морепродуктов.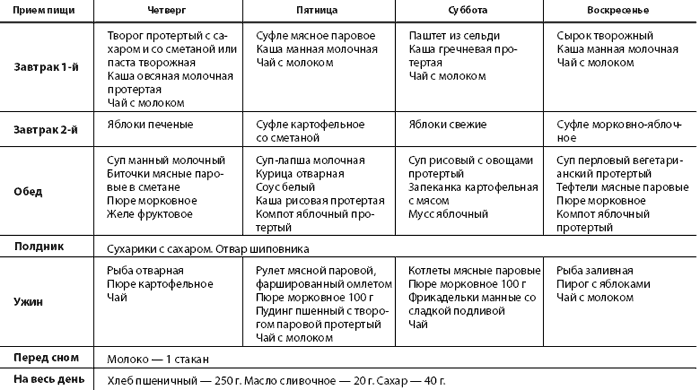

 л. меда;
л. меда;
 Диета направлена на максимальную разгрузку сердечно-сосудистой системы при ее заболеваниях в состоянии декомпенсации.
Диета направлена на максимальную разгрузку сердечно-сосудистой системы при ее заболеваниях в состоянии декомпенсации. Диета назначается для ускорения репаративных процессов в миокарде, улучшения функции аппарата кровообращения в целом, нормализации двигательной функции кишечника.
Диета назначается для ускорения репаративных процессов в миокарде, улучшения функции аппарата кровообращения в целом, нормализации двигательной функции кишечника. Пища непротертая, увеличивают порцию хлеба и количество свободной жидкости до 1000 мл.
Пища непротертая, увеличивают порцию хлеба и количество свободной жидкости до 1000 мл. Важно увеличить долю растительных продуктов, витаминов и минеральных солей. Необходимым условием правильной организации питания при ИБС является достаточное введение в диету клетчатки. Рекомендовано употребление продуктов, содержащих йод (морепродукты).
Важно увеличить долю растительных продуктов, витаминов и минеральных солей. Необходимым условием правильной организации питания при ИБС является достаточное введение в диету клетчатки. Рекомендовано употребление продуктов, содержащих йод (морепродукты). 2 л,
2 л, Вместе с тем рацион насыщен продуктами, которые оказывают на организм ощелачивающее действие, — это фрукты, овощи, морепродукты.
Вместе с тем рацион насыщен продуктами, которые оказывают на организм ощелачивающее действие, — это фрукты, овощи, морепродукты.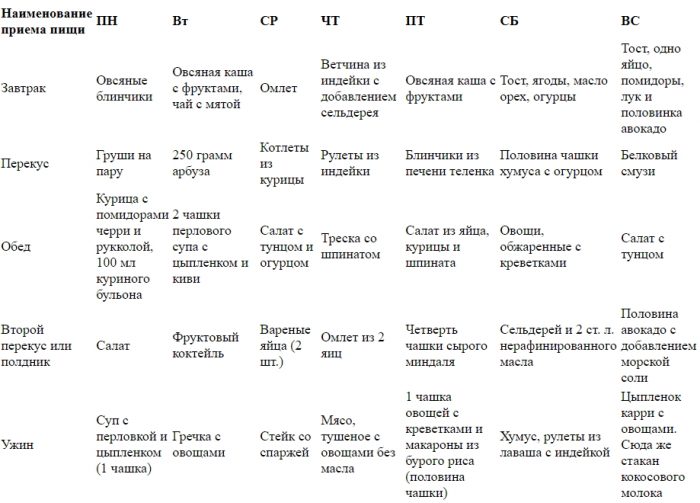
 После отваривания можно запекать и обжаривать, делать заливные блюда. Варёные колбасы в ограниченном количестве.
После отваривания можно запекать и обжаривать, делать заливные блюда. Варёные колбасы в ограниченном количестве.

 При этом овощи разваривают или подают в сыром виде, а блюда должны быть обычной температуры.
При этом овощи разваривают или подают в сыром виде, а блюда должны быть обычной температуры.



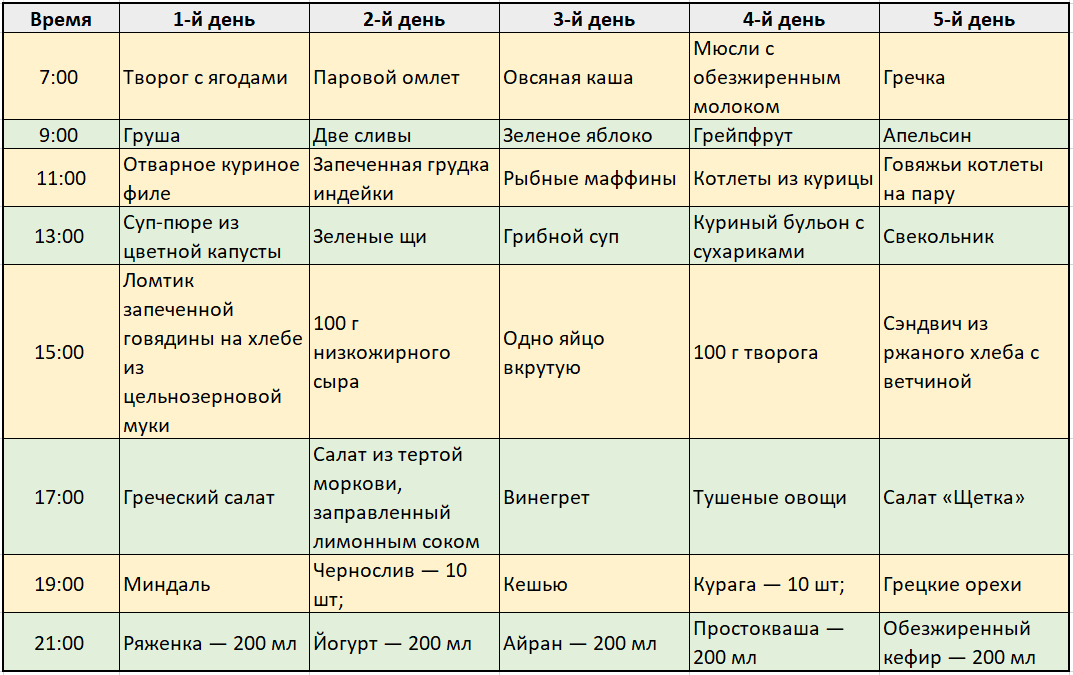

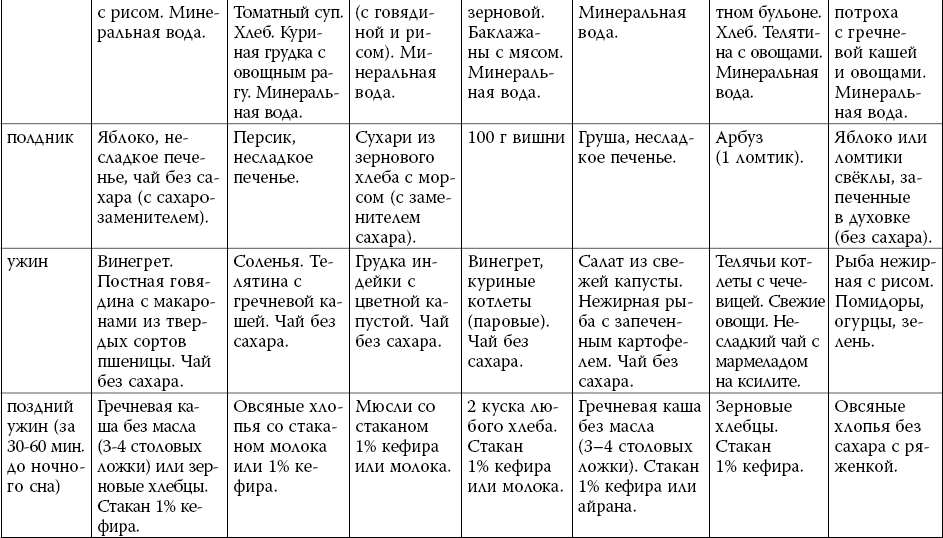





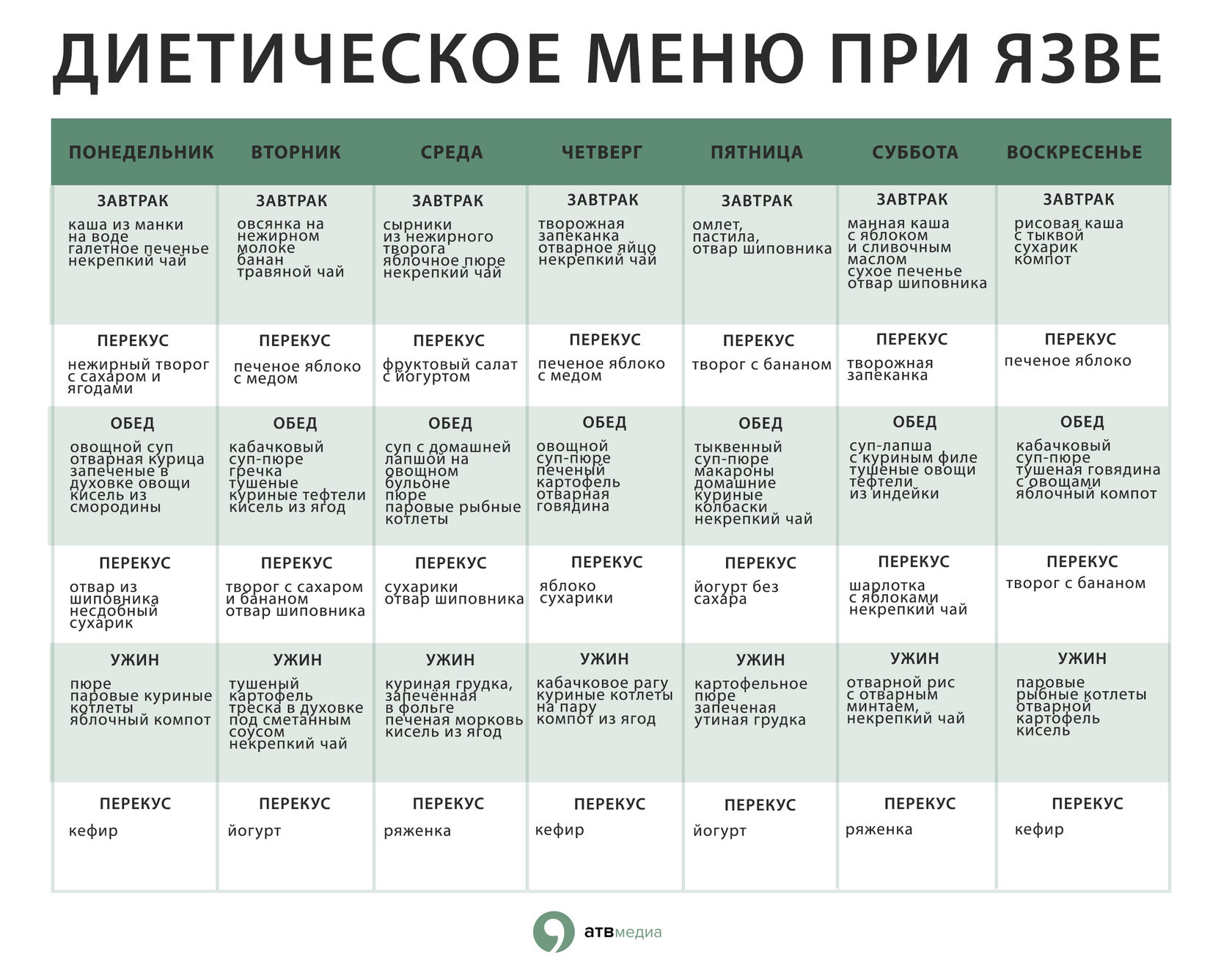


 Также исключают алкогольные напитки.
Также исключают алкогольные напитки.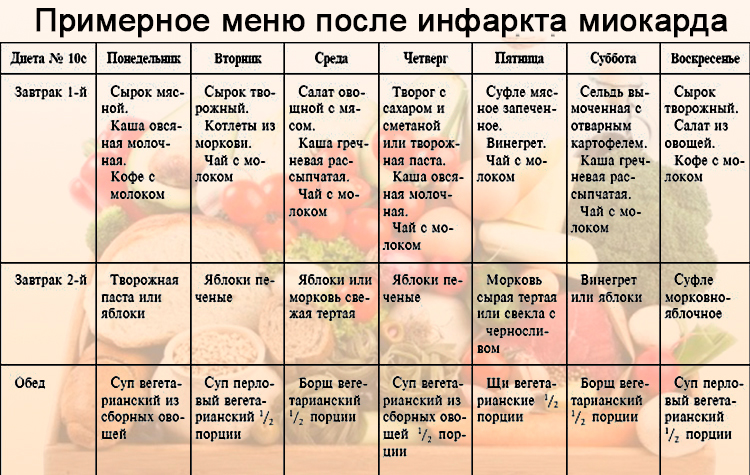 com
com
 Д. и т.д. и т.п.
Д. и т.д. и т.п. Ниже приведен пример того, что я использую.
Ниже приведен пример того, что я использую. Просто позвольте всей вашей тяжелой работе в начале недели быть вашим ориентиром и просто придерживайтесь своего плана.
Просто позвольте всей вашей тяжелой работе в начале недели быть вашим ориентиром и просто придерживайтесь своего плана. Начать с пасты
Начать с пасты  Измените маринады и способы приготовления, чтобы получить еще большее разнообразие, а затем добавьте немного риса, чечевицы или картофеля для полноценного обеда.
Измените маринады и способы приготовления, чтобы получить еще большее разнообразие, а затем добавьте немного риса, чечевицы или картофеля для полноценного обеда.
 Запаситесь легкими для сборки ингредиентами
Запаситесь легкими для сборки ингредиентами  А если вы еще не успели поехать в поезде с морозильной камерой, подумайте о том, чтобы начать. Будь то удвоение следующего соуса для пасты или приготовление второй лазаньи или подноса энчиладас, есть множество замороженных блюд, которые вы можете приготовить заранее, чтобы насладиться в эти беспокойные ночи, когда готовка — это последнее, чем вы хотите заниматься. .
А если вы еще не успели поехать в поезде с морозильной камерой, подумайте о том, чтобы начать. Будь то удвоение следующего соуса для пасты или приготовление второй лазаньи или подноса энчиладас, есть множество замороженных блюд, которые вы можете приготовить заранее, чтобы насладиться в эти беспокойные ночи, когда готовка — это последнее, чем вы хотите заниматься. . Превратите одну ночь в ночь без мяса
Превратите одну ночь в ночь без мяса 

 Просто добавьте дополнительные яйца и английские кексы по мере необходимости.
Просто добавьте дополнительные яйца и английские кексы по мере необходимости. Позвольте членам вашей семьи приготовить собственные бинты. Вы также можете заменить тофу на кусочки курицы или индейки.
Позвольте членам вашей семьи приготовить собственные бинты. Вы также можете заменить тофу на кусочки курицы или индейки. В миске смешайте оливковое масло, бальзамический уксус, дижонскую горчицу, чеснок и специи. Выложите овощи на противень и сбрызните их этой смесью, затем запекайте 40 минут или до хрустящей корочки и мягкости. Подавать с курицей.
В миске смешайте оливковое масло, бальзамический уксус, дижонскую горчицу, чеснок и специи. Выложите овощи на противень и сбрызните их этой смесью, затем запекайте 40 минут или до хрустящей корочки и мягкости. Подавать с курицей. Подавать с 1 стаканом (240 мл) молока или соевого молока.
Подавать с 1 стаканом (240 мл) молока или соевого молока.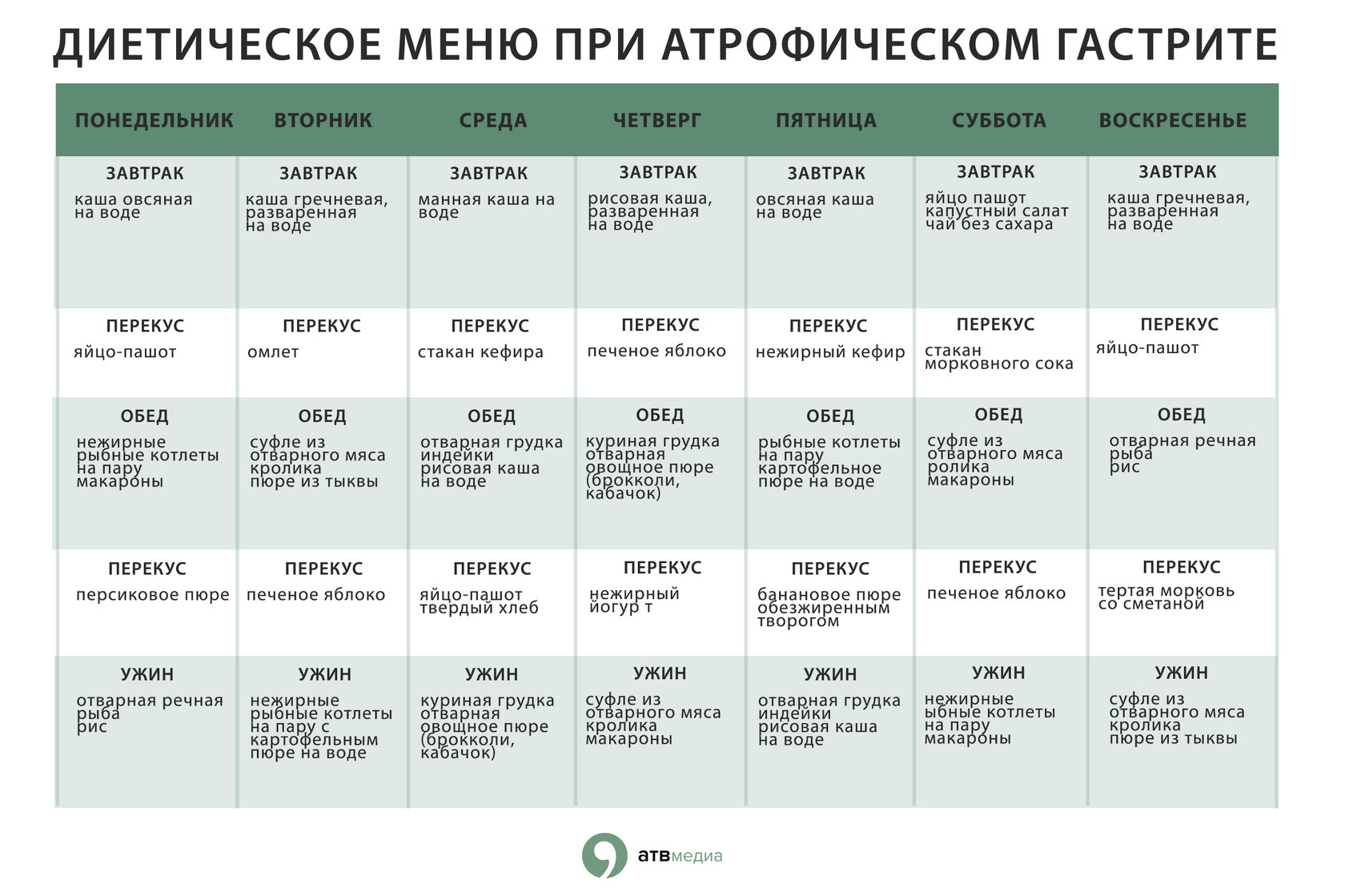

 Накройте крышкой и готовьте, пока почти все ядра не перестанут лопаться.Внимательно следите за ним, чтобы не прижечь.
Накройте крышкой и готовьте, пока почти все ядра не перестанут лопаться.Внимательно следите за ним, чтобы не прижечь.
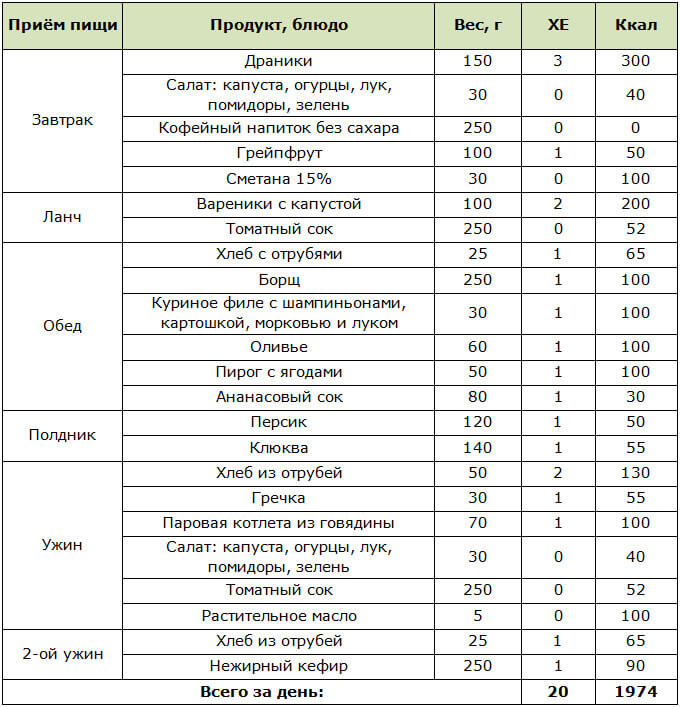 Подготовьте начинку и выложите ее на сервировочный поднос. Приготовьте картофель фри согласно инструкции на упаковке.
Подготовьте начинку и выложите ее на сервировочный поднос. Приготовьте картофель фри согласно инструкции на упаковке. Разрежьте английские кексы пополам, затем добавьте томатный соус, пепперони, сыр, помидоры, лук и шпинат.Выпекать 10 минут или пока сыр не растает.
Разрежьте английские кексы пополам, затем добавьте томатный соус, пепперони, сыр, помидоры, лук и шпинат.Выпекать 10 минут или пока сыр не растает. Пока он готовится, нарежьте овощи и тофу и отложите их. Чтобы приготовить соус, смешайте имбирь, чеснок, мед, соевый соус, масло и красный винный уксус или апельсиновый сок в миске среднего размера.
Пока он готовится, нарежьте овощи и тофу и отложите их. Чтобы приготовить соус, смешайте имбирь, чеснок, мед, соевый соус, масло и красный винный уксус или апельсиновый сок в миске среднего размера.
 Затем добавьте по одному ломтику индейки, молодого шпината и тертого сыра в каждую тортилью. Плотно скатайте лепешку и разрежьте пополам.
Затем добавьте по одному ломтику индейки, молодого шпината и тертого сыра в каждую тортилью. Плотно скатайте лепешку и разрежьте пополам. Затем добавьте в кастрюлю говяжий фарш, разломив его деревянной ложкой. Готовьте, пока мясо не подрумянится. Добавьте все специи, томатный соус, тушеные помидоры и красную фасоль.
Затем добавьте в кастрюлю говяжий фарш, разломив его деревянной ложкой. Готовьте, пока мясо не подрумянится. Добавьте все специи, томатный соус, тушеные помидоры и красную фасоль.
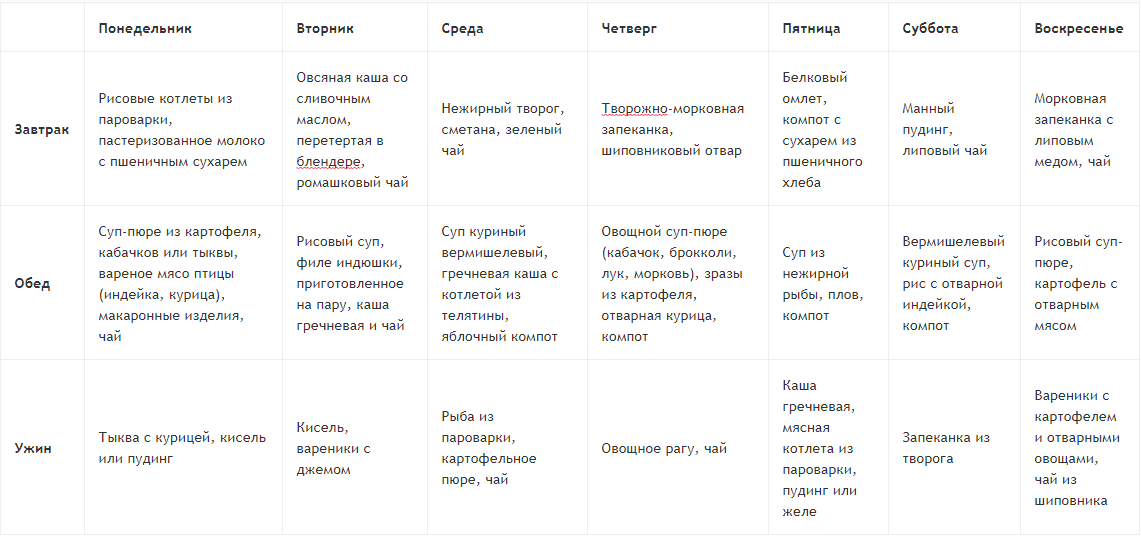 В большую сковороду добавьте масло, перец и лук. Готовьте их около 5 минут. Добавить курицу и специи и обжарить до полной готовности и золотистого цвета снаружи.
В большую сковороду добавьте масло, перец и лук. Готовьте их около 5 минут. Добавить курицу и специи и обжарить до полной готовности и золотистого цвета снаружи. Я постоянно делюсь своими еженедельными постами о плане меню в понедельник здесь, в блоге, а также в Facebook, Instagram, Twitter и Pinterest. Планирование питания — это не новая идея, но, к моему удивлению, эти еженедельные планы питания стали огромным успехом у вас, ребята.Мое внимание к этому привело к выступлениям и интервью для СМИ по этой теме, а также появлению новых подписчиков у людей, которые с нетерпением ждут моих еженедельных постов.
Я постоянно делюсь своими еженедельными постами о плане меню в понедельник здесь, в блоге, а также в Facebook, Instagram, Twitter и Pinterest. Планирование питания — это не новая идея, но, к моему удивлению, эти еженедельные планы питания стали огромным успехом у вас, ребята.Мое внимание к этому привело к выступлениям и интервью для СМИ по этой теме, а также появлению новых подписчиков у людей, которые с нетерпением ждут моих еженедельных постов. Почти ежедневно я слышу, как родители говорят о том, что они собираются приготовить на ужин, или, что чаще всего, спрашивают: «Что я собираюсь приготовить на ужин ?!» Планирование питания для занятых семей — непростая задача, но ее можно выполнить, и у меня есть советы, которые помогут вам в этом.
Почти ежедневно я слышу, как родители говорят о том, что они собираются приготовить на ужин, или, что чаще всего, спрашивают: «Что я собираюсь приготовить на ужин ?!» Планирование питания для занятых семей — непростая задача, но ее можно выполнить, и у меня есть советы, которые помогут вам в этом. Вывоз и доставка складываются, а сколько морозильных порций вам нужно, чтобы накормить семью ?! В целом приготовление еды дома более рентабельно, но особенно если ваш план меню основан на сезонных сезонных ингредиентах, имеющихся в наличии.
Вывоз и доставка складываются, а сколько морозильных порций вам нужно, чтобы накормить семью ?! В целом приготовление еды дома более рентабельно, но особенно если ваш план меню основан на сезонных сезонных ингредиентах, имеющихся в наличии.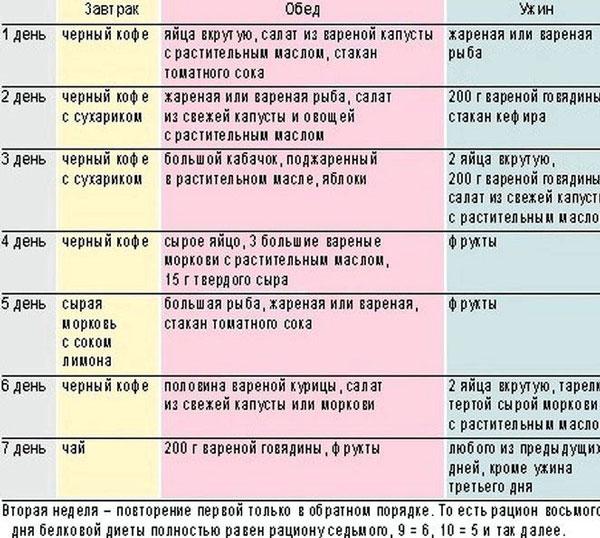

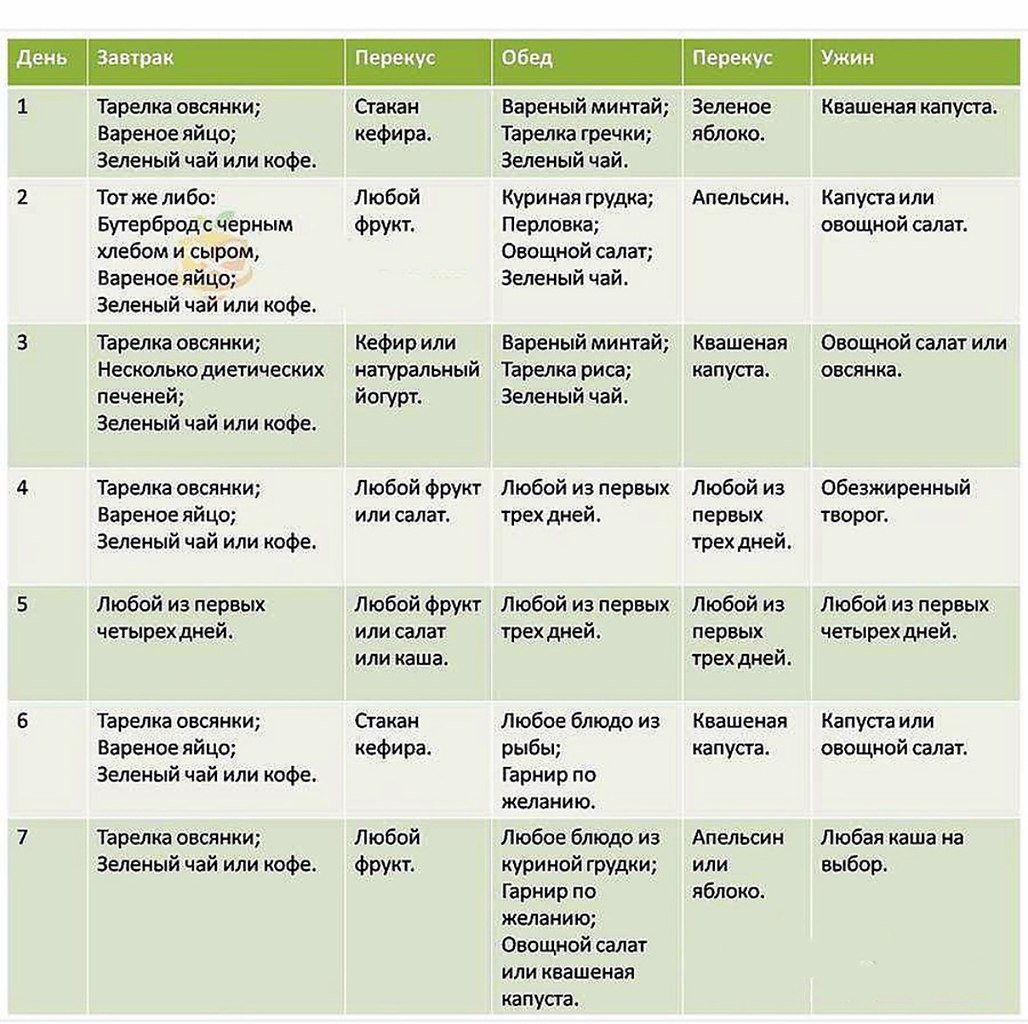
 Подвести итоги.
Подвести итоги.  Некоторые из моих любимых рецептов, которые можно удвоить или утроить и заморозить, — это домашний томатный соус, супы и рагу, фрикадельки и гамбургеры. Немного дополнительного времени, которое требуется на этот день приготовления, более чем компенсируется, когда у меня на столе сразу же появляется размороженная еда.
Некоторые из моих любимых рецептов, которые можно удвоить или утроить и заморозить, — это домашний томатный соус, супы и рагу, фрикадельки и гамбургеры. Немного дополнительного времени, которое требуется на этот день приготовления, более чем компенсируется, когда у меня на столе сразу же появляется размороженная еда.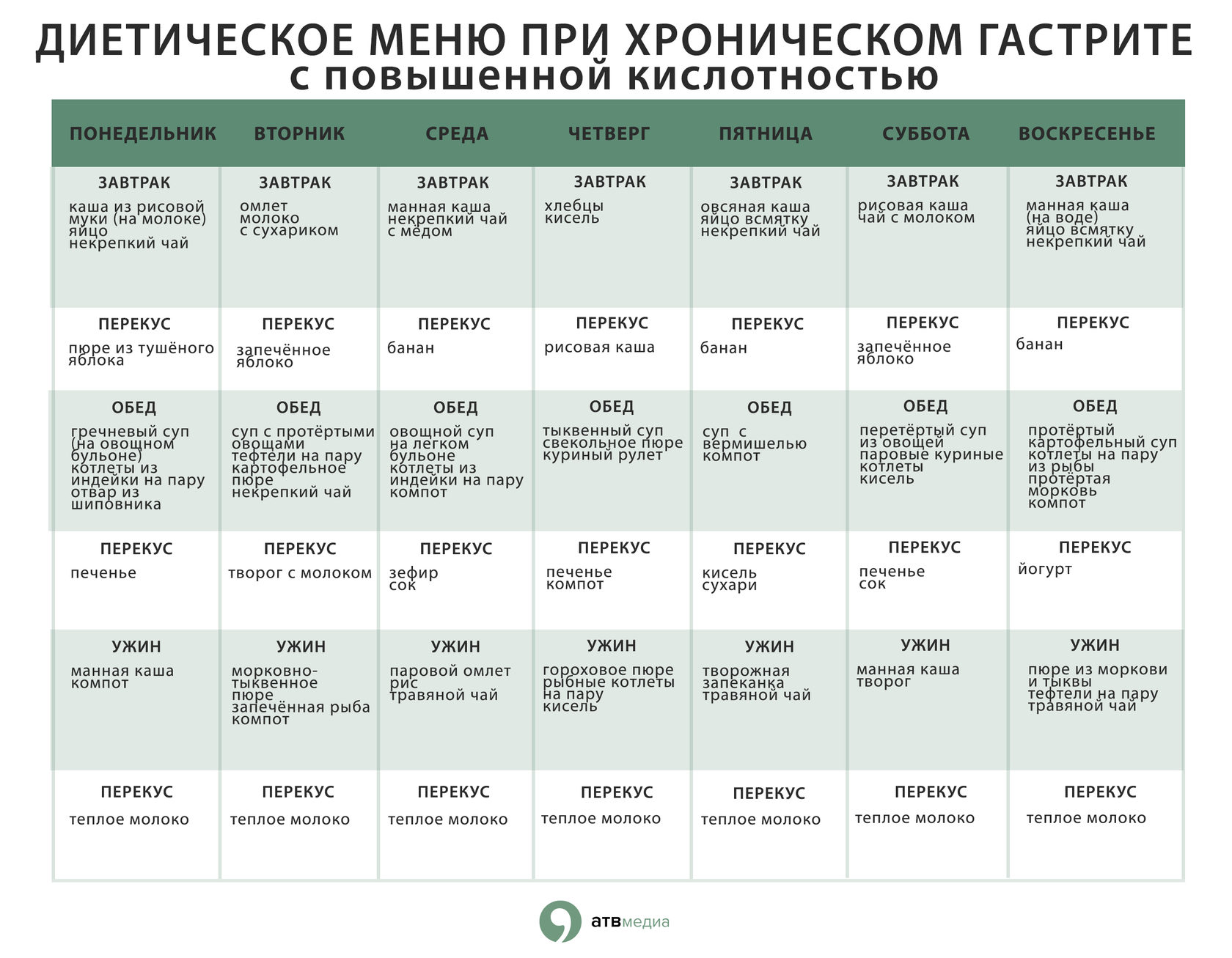 Беспокоитесь, что ваши дети не съедят один раз? Пока на столе есть один предмет, который, как вы знаете, нравится вашим детям, вам не нужно готовить отдельные блюда для всех. Обещаю, ваши дети не будут голодать!
Беспокоитесь, что ваши дети не съедят один раз? Пока на столе есть один предмет, который, как вы знаете, нравится вашим детям, вам не нужно готовить отдельные блюда для всех. Обещаю, ваши дети не будут голодать! Вовлеките детей в планирование питания, предоставив им возможность выбирать и устраивая пару вечеров в неделю «ужин по выбору детей». Дети постарше могут громче говорить о том, что они хотят от меню, на основе их любимых блюд, которые вы делали в прошлом.
Вовлеките детей в планирование питания, предоставив им возможность выбирать и устраивая пару вечеров в неделю «ужин по выбору детей». Дети постарше могут громче говорить о том, что они хотят от меню, на основе их любимых блюд, которые вы делали в прошлом.

 Найдите способы вдохновить себя и с нетерпением ждать возможности готовить.Это дух, который вдохновляет все это дело.
Найдите способы вдохновить себя и с нетерпением ждать возможности готовить.Это дух, который вдохновляет все это дело. Чтобы сделать переход к домашней кухне легким и беззаботным, в нашей электронной книге free Budget Meal Plan есть все необходимое, чтобы приготовить здоровые, вкусные и недорогие завтраки, обеды и ужины.
Чтобы сделать переход к домашней кухне легким и беззаботным, в нашей электронной книге free Budget Meal Plan есть все необходимое, чтобы приготовить здоровые, вкусные и недорогие завтраки, обеды и ужины. Когда люди идут в магазин без списка, они тратят на 40% больше, так что не выходите из дома без списка!
Когда люди идут в магазин без списка, они тратят на 40% больше, так что не выходите из дома без списка!

 Найдите небольшую горстку вегетарианских рецептов, в которых используются бобы, чечевица, тофу и цельнозерновые продукты, которые понравятся всей семье, и вы обязательно сэкономите на своем счете за продукты.Кроме того, употребление большего количества вегетарианских блюд просто лучше для окружающей среды, поскольку разведение животных требует значительных ресурсов и приводит к образованию парниковых газов.
Найдите небольшую горстку вегетарианских рецептов, в которых используются бобы, чечевица, тофу и цельнозерновые продукты, которые понравятся всей семье, и вы обязательно сэкономите на своем счете за продукты.Кроме того, употребление большего количества вегетарианских блюд просто лучше для окружающей среды, поскольку разведение животных требует значительных ресурсов и приводит к образованию парниковых газов.
 И НЕ ПРОПУСТИТЕ мой комплект с морозильной камерой для большой семьи ! Они неоценимы для быстрого приготовления еды на столе. Давайте посмотрим на план питания большой семьи на 4 недели, включающий 90 приемов пищи и 60 перекусов.
И НЕ ПРОПУСТИТЕ мой комплект с морозильной камерой для большой семьи ! Они неоценимы для быстрого приготовления еды на столе. Давайте посмотрим на план питания большой семьи на 4 недели, включающий 90 приемов пищи и 60 перекусов.  Я также выбрал 4 дополнительных рецептов для большой семьи , чтобы приготовить большой обед на выходных. Если разбить его на управляемые шаги, легко составить план питания для большой семьи на 4 недели .
Я также выбрал 4 дополнительных рецептов для большой семьи , чтобы приготовить большой обед на выходных. Если разбить его на управляемые шаги, легко составить план питания для большой семьи на 4 недели . Я планирую купить йогурт для своего небольшого запаса продуктового улова (скоро). Я не позволяю детям безумно хвататься за закуски. Обычно мы не держим под рукой много удобных закусок (если только я не заключу около выгодных предложений в продуктовом магазине Sharp Shopper ). Варианты перекусов разрешены, если это не слишком близко ко времени приема пищи. Я также стараюсь добавить протеин, чтобы закуска продержалась дольше.
Я планирую купить йогурт для своего небольшого запаса продуктового улова (скоро). Я не позволяю детям безумно хвататься за закуски. Обычно мы не держим под рукой много удобных закусок (если только я не заключу около выгодных предложений в продуктовом магазине Sharp Shopper ). Варианты перекусов разрешены, если это не слишком близко ко времени приема пищи. Я также стараюсь добавить протеин, чтобы закуска продержалась дольше. Вы можете узнать больше о моих приготовлениях в морозильной камере дней здесь.
Вы можете узнать больше о моих приготовлениях в морозильной камере дней здесь. Этот улов будет включать больше молока, дополнительных фруктов, овощей, йогурта и всего остального, что нам может понадобиться с точки зрения еды. Я уже купил все необходимое для всех наших завтраков, обедов и ужинов на весь месяц во время моего большого ежемесячного рейса продуктового магазина . Так что запасной улов — это просто заполнение! 🙂
Этот улов будет включать больше молока, дополнительных фруктов, овощей, йогурта и всего остального, что нам может понадобиться с точки зрения еды. Я уже купил все необходимое для всех наших завтраков, обедов и ужинов на весь месяц во время моего большого ежемесячного рейса продуктового магазина . Так что запасной улов — это просто заполнение! 🙂 Мой бюджет на замену составляет 150 долларов. Это 770 долларов за 4 недели, что позволяет снизить до 21,38 долларов на члена семьи в неделю за полезные и сытные обеды, легкий завтрак, простые обеды и легкие закуски. Мой старший бюджет на продукты питания для большой семьи составлял 1 000 долларов в месяц , что по-прежнему составляет 27,77 долларов на человека в неделю — и это неплохо! После переезда мы сейчас близки к Aldi, и похоже, что покупки в основном в Aldi сократят наш бюджет на продукты питания на 200–300 долларов.Таким образом, план питания для большой семьи на 4 недели не будет таким дорогим!
Мой бюджет на замену составляет 150 долларов. Это 770 долларов за 4 недели, что позволяет снизить до 21,38 долларов на члена семьи в неделю за полезные и сытные обеды, легкий завтрак, простые обеды и легкие закуски. Мой старший бюджет на продукты питания для большой семьи составлял 1 000 долларов в месяц , что по-прежнему составляет 27,77 долларов на человека в неделю — и это неплохо! После переезда мы сейчас близки к Aldi, и похоже, что покупки в основном в Aldi сократят наш бюджет на продукты питания на 200–300 долларов.Таким образом, план питания для большой семьи на 4 недели не будет таким дорогим!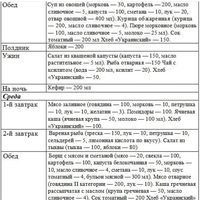

 Хорошо подсушить высыпания и устранить покраснения может болтушка на основе сульфаниламида, борного спирта и медицинской серы. На один пузырек жидкого лекарственного компонента объемом 40 мл потребуется 5 измельченных таблеток бактериостатика и четверть чайной ложки медицинской серы. Готовый препарат наносится точечно по выше описанной схеме.
Хорошо подсушить высыпания и устранить покраснения может болтушка на основе сульфаниламида, борного спирта и медицинской серы. На один пузырек жидкого лекарственного компонента объемом 40 мл потребуется 5 измельченных таблеток бактериостатика и четверть чайной ложки медицинской серы. Готовый препарат наносится точечно по выше описанной схеме. Инга:
Инга:








 Этот представитель химиотерапевтических средств известен в косметологии как одно из самых доступных средств борьбы с прыщами. Его можно купить в любой аптеке в виде порошка, таблеток или мази, и стоит он совсем не дорого. В показаниях к применению не перечислены проблемы жирной кожи, но указан перечень инфекционно-воспалительных заболеваний, что объясняет эффективность воздействия стрептоцида на прыщи и угревые высыпания.
Этот представитель химиотерапевтических средств известен в косметологии как одно из самых доступных средств борьбы с прыщами. Его можно купить в любой аптеке в виде порошка, таблеток или мази, и стоит он совсем не дорого. В показаниях к применению не перечислены проблемы жирной кожи, но указан перечень инфекционно-воспалительных заболеваний, что объясняет эффективность воздействия стрептоцида на прыщи и угревые высыпания.












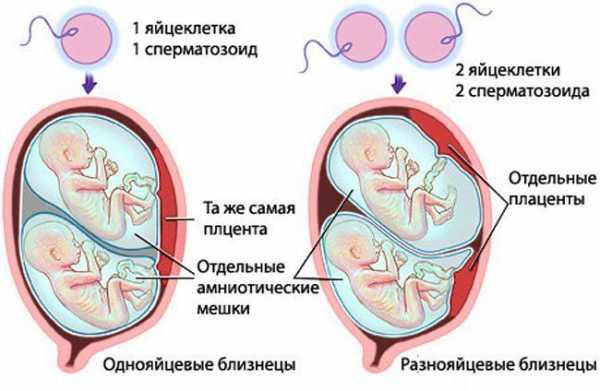











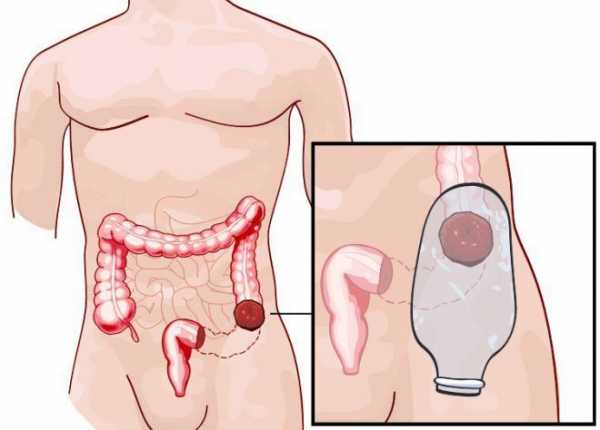







 Отруби не только очищают кишечник от вредных веществ, но при этом еще и замедляют процесс усвоения организмом минералов и витаминов. Более того, избыток в организме грубых волокон способствует снижению уровня тестостерона в крови у мужчин. Фрукты, овощи и отруби содержат по большей части именно грубую, нерастворимую клетчатку, потому при употреблении их в большом количестве дискомфорт неизбежен.
Отруби не только очищают кишечник от вредных веществ, но при этом еще и замедляют процесс усвоения организмом минералов и витаминов. Более того, избыток в организме грубых волокон способствует снижению уровня тестостерона в крови у мужчин. Фрукты, овощи и отруби содержат по большей части именно грубую, нерастворимую клетчатку, потому при употреблении их в большом количестве дискомфорт неизбежен.
 Миндаль, фисташки и другие орехи. Достаточно калорийный миндаль (1 порция миндаля в 30 г содержит 161 калорию) отличается высокой концентрацией питательных веществ: почти 13 г ненасыщенных жиров и 3,4 г клетчатки – это около 14% от ежедневно рекомендуемой нормы. В фисташках калорий меньше, но пользы также достаточно. Американские ученые выяснили: чтобы повысить эластичность артерий и понизить уровень холестерина на 8,5%, достаточно съедать в день 70-80 гр фисташек. Кстати, их можно употреблять отдельно или добавлять в кашу, йогурт, выпечку или соусы.
Миндаль, фисташки и другие орехи. Достаточно калорийный миндаль (1 порция миндаля в 30 г содержит 161 калорию) отличается высокой концентрацией питательных веществ: почти 13 г ненасыщенных жиров и 3,4 г клетчатки – это около 14% от ежедневно рекомендуемой нормы. В фисташках калорий меньше, но пользы также достаточно. Американские ученые выяснили: чтобы повысить эластичность артерий и понизить уровень холестерина на 8,5%, достаточно съедать в день 70-80 гр фисташек. Кстати, их можно употреблять отдельно или добавлять в кашу, йогурт, выпечку или соусы. Льняное масло часто используется как слабительное, а продукты изо льна снижают уровень холестерина в крови. При применении внутрь желудочно-кишечный тракт обволакивается выделяемой ими слизью, что приносит пользу при язвах, гастритах и других воспалительных процессах. Большое содержание слизи в льняном семени защищает от раздражения воспаленную слизистую пищевода и ЖКТ, понижает всасывание токсинов. Семена льна облегчают выведение непереваренных остатков пищи, что положительно сказывается при запорах и ожирении.
Льняное масло часто используется как слабительное, а продукты изо льна снижают уровень холестерина в крови. При применении внутрь желудочно-кишечный тракт обволакивается выделяемой ими слизью, что приносит пользу при язвах, гастритах и других воспалительных процессах. Большое содержание слизи в льняном семени защищает от раздражения воспаленную слизистую пищевода и ЖКТ, понижает всасывание токсинов. Семена льна облегчают выведение непереваренных остатков пищи, что положительно сказывается при запорах и ожирении. Зеленые овощи. Зеленые листовые овощи являются отличным источником железа, бета-каротина и нерастворимой клетчатки. Одна чашка шпината, листьев репы или свеклы содержит от 4 до 5 г клетчатки. Также в числе лидеров по содержанию клетчатки среди овощей цветная капуста, зеленый болгарский перец, брокколи, редис, черная редька, савойская капуста, свекла, огурцы, морковь, сельдерей, спаржа, кольраби, цуккини.
Зеленые овощи. Зеленые листовые овощи являются отличным источником железа, бета-каротина и нерастворимой клетчатки. Одна чашка шпината, листьев репы или свеклы содержит от 4 до 5 г клетчатки. Также в числе лидеров по содержанию клетчатки среди овощей цветная капуста, зеленый болгарский перец, брокколи, редис, черная редька, савойская капуста, свекла, огурцы, морковь, сельдерей, спаржа, кольраби, цуккини. Не является лекарственным средством
Не является лекарственным средством






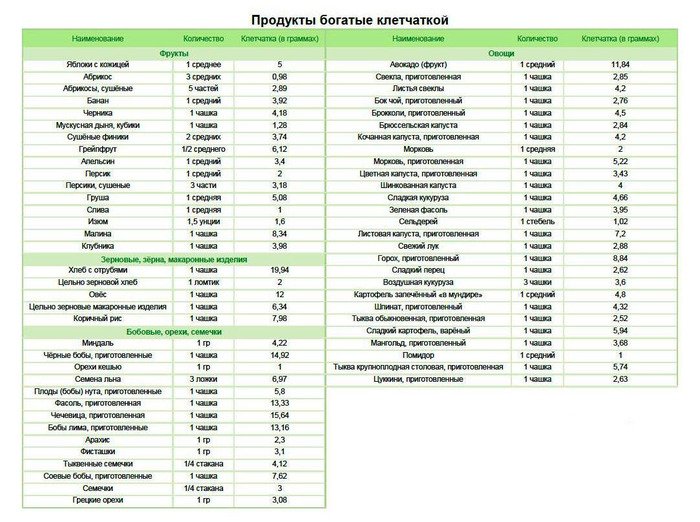
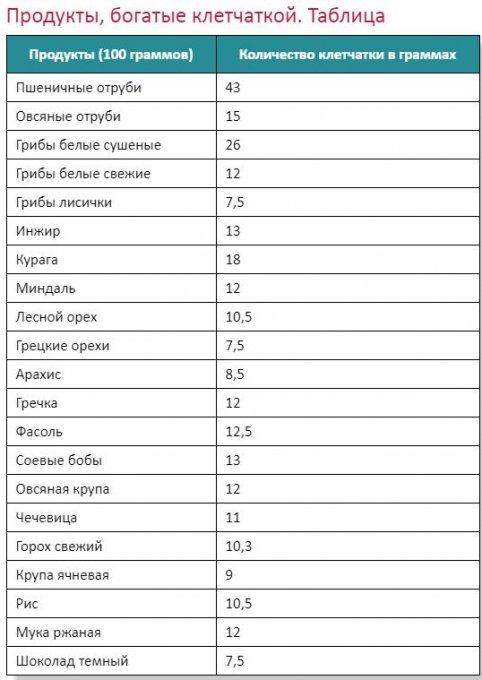

 Нерастворимая клетчатка как губка впитывает воду и набухает, что стимулирует деятельность желудочно-кишечного тракта и ускоряет процесс опорожнения желудка.
Нерастворимая клетчатка как губка впитывает воду и набухает, что стимулирует деятельность желудочно-кишечного тракта и ускоряет процесс опорожнения желудка.

 )- 3г,
)- 3г,
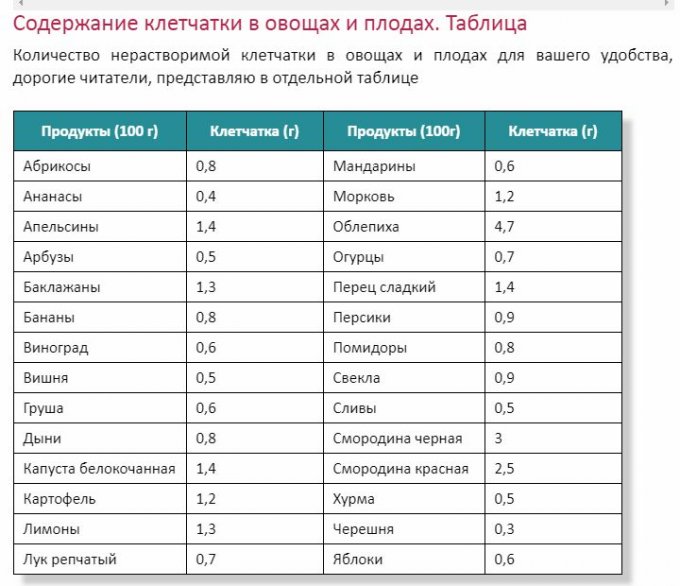
 Что это, зачем нужна, почему и как есть больше
Что это, зачем нужна, почему и как есть больше Это помогает при заболеваниях сердца и снижает риски их развития.
Это помогает при заболеваниях сердца и снижает риски их развития. Они помогают формировать каловые массы.
Они помогают формировать каловые массы.
 Все они содержатся в продуктах растительного происхождения.
Все они содержатся в продуктах растительного происхождения. Их, в свою очередь, используют бактерии вида Firmicutes для производства бутирата.
Их, в свою очередь, используют бактерии вида Firmicutes для производства бутирата. Однако, добавлять клетчатку следует постепенно. При резком увеличении волокон в рационе часто проявляются побочные эффекты, например, вздутие, повышенное газообразование и боли в животе.
Однако, добавлять клетчатку следует постепенно. При резком увеличении волокон в рационе часто проявляются побочные эффекты, например, вздутие, повышенное газообразование и боли в животе.


 , Dietary fibre in foods: a review, 2012
, Dietary fibre in foods: a review, 2012 – Заполните свой холодильник фруктами и овощами, готовьте разнообразные бобовые и крупы и создавайте на их основе «чашу Будды» – блюдо, которое, как ассорти, объединяет все это вместе».
– Заполните свой холодильник фруктами и овощами, готовьте разнообразные бобовые и крупы и создавайте на их основе «чашу Будды» – блюдо, которое, как ассорти, объединяет все это вместе». Сделать это летом – одно удовольствие!
Сделать это летом – одно удовольствие! Авокадо – 7 г
Авокадо – 7 г
 Но не увлекайтесь: они достаточно калорийны.
Но не увлекайтесь: они достаточно калорийны. Сейчас наш организм начинает особенно остро ощущать нехватку витаминов и полезных веществ. Pink выбрал десять продуктов, которые помогут противостоять сезонному авитаминозу.
Сейчас наш организм начинает особенно остро ощущать нехватку витаминов и полезных веществ. Pink выбрал десять продуктов, которые помогут противостоять сезонному авитаминозу. А вот хранится шпинат недолго — два-три дня в холодильнике. После срезания растение быстро теряет полезные свойства, поэтому съедать его лучше сразу после покупки. При заморозке срок годности шпината возрастает до нескольких месяцев, а количество витаминов сохраняется.
А вот хранится шпинат недолго — два-три дня в холодильнике. После срезания растение быстро теряет полезные свойства, поэтому съедать его лучше сразу после покупки. При заморозке срок годности шпината возрастает до нескольких месяцев, а количество витаминов сохраняется. Согласно последним исследованиям, искусственно выращенный лосось, который продается в супермаркетах, токсичен.
Согласно последним исследованиям, искусственно выращенный лосось, который продается в супермаркетах, токсичен.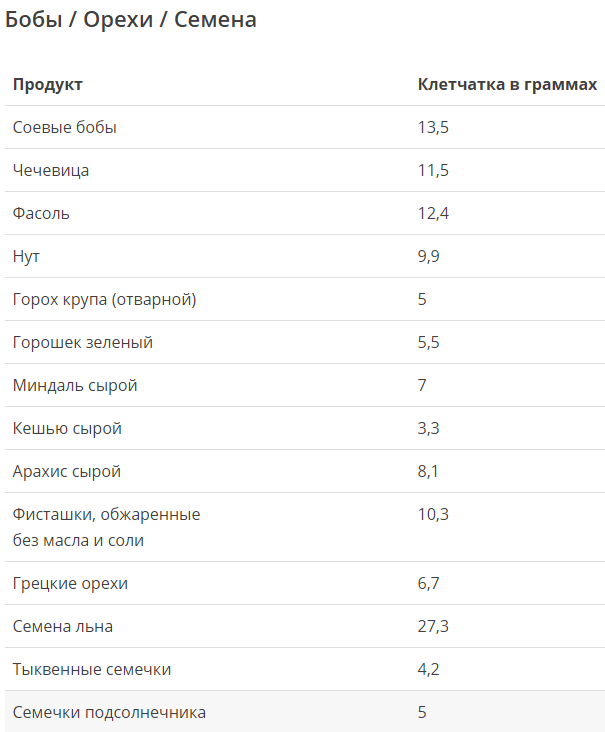 Причем больше всего аскорбиновой кислоты около плодоножки. Всего один крупный перец покрывает суточную норму редкого витамина Р, который необходим для защиты сердца и сосудов. Если включить этот овощ в свое ежедневное меню, можно нормализовать кровяное давление, улучшить работу кишечника, снизить риск развития рака и инсульта. При дерматитах и анемии болгарский перец не менее полезен. Однако этот продукт подходит не всем и может вызвать раздражение слизистой желудка. Выбирая перец, обратите внимание на кожицу плодов. Чем меньше там повреждений, тем лучше сохранились витамины. Самыми сладкими и полезными считаются красные плоды, хотя концентрация противовоспалительных веществ намного выше в зеленом перце.
Причем больше всего аскорбиновой кислоты около плодоножки. Всего один крупный перец покрывает суточную норму редкого витамина Р, который необходим для защиты сердца и сосудов. Если включить этот овощ в свое ежедневное меню, можно нормализовать кровяное давление, улучшить работу кишечника, снизить риск развития рака и инсульта. При дерматитах и анемии болгарский перец не менее полезен. Однако этот продукт подходит не всем и может вызвать раздражение слизистой желудка. Выбирая перец, обратите внимание на кожицу плодов. Чем меньше там повреждений, тем лучше сохранились витамины. Самыми сладкими и полезными считаются красные плоды, хотя концентрация противовоспалительных веществ намного выше в зеленом перце. Они улучшают память, снижают вредный холестерин и замедляют старение мозга. К тому же в их состав входят практически все вещества, необходимые для здоровья кожи и волос. Чтобы почувствовать положительные изменения, попробуйте ежедневно съедать по 20–30 граммов орехов. Наиболее полезным считается самый доступный и популярный представитель семейства ореховых — грецкий орех. Он содержит витамины С, B1, B2, РР, каротин, клетчатку, соли железа и кобальта. Если вы часто ощущаете упадок сил или испытываете стресс, орехи помогут вернуть бодрость. А вот нагревать их не стоит: при термообработке многие полезные свойства ореховых зерен теряются.
Они улучшают память, снижают вредный холестерин и замедляют старение мозга. К тому же в их состав входят практически все вещества, необходимые для здоровья кожи и волос. Чтобы почувствовать положительные изменения, попробуйте ежедневно съедать по 20–30 граммов орехов. Наиболее полезным считается самый доступный и популярный представитель семейства ореховых — грецкий орех. Он содержит витамины С, B1, B2, РР, каротин, клетчатку, соли железа и кобальта. Если вы часто ощущаете упадок сил или испытываете стресс, орехи помогут вернуть бодрость. А вот нагревать их не стоит: при термообработке многие полезные свойства ореховых зерен теряются. Выбирая йогурт, обратите внимание на этикетку. Чем длиннее состав, тем меньше в нем пользы. В идеале натуральный йогурт должен содержать всего два ингредиента: молоко и бактериальную закваску. Найти такой продукт в супермаркетах можно не всегда, но его можно заменить густым кефиром. Это отличная альтернатива менее здоровой пище — например, мороженому. На свое усмотрение можете добавить в йогурт орехи, фрукты или мед.
Выбирая йогурт, обратите внимание на этикетку. Чем длиннее состав, тем меньше в нем пользы. В идеале натуральный йогурт должен содержать всего два ингредиента: молоко и бактериальную закваску. Найти такой продукт в супермаркетах можно не всегда, но его можно заменить густым кефиром. Это отличная альтернатива менее здоровой пище — например, мороженому. На свое усмотрение можете добавить в йогурт орехи, фрукты или мед. При этом дикорастущая черника не только ароматнее и слаще, но и богаче по своему составу. Для тех, кто занимается спортом, ягода полезна вдвойне. Она стабилизирует работу сердца и ускоряет восстановление мышц после физических нагрузок. А вот способность черники улучшать ночное зрение — всего лишь миф.
При этом дикорастущая черника не только ароматнее и слаще, но и богаче по своему составу. Для тех, кто занимается спортом, ягода полезна вдвойне. Она стабилизирует работу сердца и ускоряет восстановление мышц после физических нагрузок. А вот способность черники улучшать ночное зрение — всего лишь миф. После приготовления брокколи должна оставаться хрустящей.
После приготовления брокколи должна оставаться хрустящей. Все дело в его составе. В отличие от других фруктов, авокадо богато не углеводами, а белками и полезными мононенасыщенными жирами. Последние помогают контролировать аппетит, выводят вредный холестерин и снижают риск болезней сердца. Кстати, по количеству калия «аллигаторова груша» опережает даже бананы. Этот микроэлемент восстанавливает водно-солевой обмен в организме и повышает стрессоустойчивость.
Все дело в его составе. В отличие от других фруктов, авокадо богато не углеводами, а белками и полезными мононенасыщенными жирами. Последние помогают контролировать аппетит, выводят вредный холестерин и снижают риск болезней сердца. Кстати, по количеству калия «аллигаторова груша» опережает даже бананы. Этот микроэлемент восстанавливает водно-солевой обмен в организме и повышает стрессоустойчивость. 
 Ваш врач может сказать вам, сколько клетчатки вы можете есть каждый день.
Ваш врач может сказать вам, сколько клетчатки вы можете есть каждый день. ,
, Отличные источники — цельные фрукты и овощи, цельные зерна и бобы.
Отличные источники — цельные фрукты и овощи, цельные зерна и бобы.
 (17) Сопутствующее Гарвардское исследование медсестер дало очень похожие результаты. (18)
(17) Сопутствующее Гарвардское исследование медсестер дало очень похожие результаты. (18) (21-23) Диета с высоким содержанием зерновых волокон была связана с более низким риском диабета 2 типа.
(21-23) Диета с высоким содержанием зерновых волокон была связана с более низким риском диабета 2 типа. Эксперты рекомендуют увеличивать потребление клетчатки постепенно, а не внезапно, и, поскольку клетчатка поглощает воду, потребление напитков следует увеличивать по мере увеличения потребления клетчатки.
Эксперты рекомендуют увеличивать потребление клетчатки постепенно, а не внезапно, и, поскольку клетчатка поглощает воду, потребление напитков следует увеличивать по мере увеличения потребления клетчатки.
 Ряд исследований методом случай-контроль показали, что высокое потребление клетчатки связано с более низким риском рака толстой кишки, но многие этого не сделали.Учитывая эти колеблющиеся результаты, а также поскольку исследования методом случай-контроль не являются оптимальным способом оценки потребления пищи, поскольку они полагаются на воспоминания участников о том, что они ели в прошлом, потребовалось проведение дополнительных исследований с использованием более эффективных методов. Между тем, многие медицинские работники по-прежнему регулярно рекомендуют высокое потребление клетчатки людям, пытающимся снизить риск рака толстой кишки.
Ряд исследований методом случай-контроль показали, что высокое потребление клетчатки связано с более низким риском рака толстой кишки, но многие этого не сделали.Учитывая эти колеблющиеся результаты, а также поскольку исследования методом случай-контроль не являются оптимальным способом оценки потребления пищи, поскольку они полагаются на воспоминания участников о том, что они ели в прошлом, потребовалось проведение дополнительных исследований с использованием более эффективных методов. Между тем, многие медицинские работники по-прежнему регулярно рекомендуют высокое потребление клетчатки людям, пытающимся снизить риск рака толстой кишки. Большинство этих когортных исследований показало, что потребление клетчатки очень мало связано с раком толстой кишки.
Большинство этих когортных исследований показало, что потребление клетчатки очень мало связано с раком толстой кишки. Таким образом, это отличный пример того, как часто могут развиваться исследования. То, что может начаться как четкая связь, основанная на выводах обширных описательных исследований, может постепенно разрушиться по мере того, как все больше и больше качественных исследований раскрывают истинную природу отношений.Однако учтите, что слабые отношения сложно исключить совсем. Дальнейшие исследования могут продемонстрировать слабое влияние клетчатки на рак толстой кишки, хотя такое открытие не изменит вывода о том, что необходимо искать другие средства для предотвращения рака толстой кишки.
Таким образом, это отличный пример того, как часто могут развиваться исследования. То, что может начаться как четкая связь, основанная на выводах обширных описательных исследований, может постепенно разрушиться по мере того, как все больше и больше качественных исследований раскрывают истинную природу отношений.Однако учтите, что слабые отношения сложно исключить совсем. Дальнейшие исследования могут продемонстрировать слабое влияние клетчатки на рак толстой кишки, хотя такое открытие не изменит вывода о том, что необходимо искать другие средства для предотвращения рака толстой кишки.
 М., Мейгс Дж. Б., Лю С., Зальцман Е., Уилсон П. У., Жак П. Ф.. Углеводное питание, инсулинорезистентность и распространенность метаболического синдрома в Framingham Offspring Cohort. Уход за диабетом . 2004; 27: 538-46.
М., Мейгс Дж. Б., Лю С., Зальцман Е., Уилсон П. У., Жак П. Ф.. Углеводное питание, инсулинорезистентность и распространенность метаболического синдрома в Framingham Offspring Cohort. Уход за диабетом . 2004; 27: 538-46.  Никогда не игнорируйте профессиональные медицинские советы и не откладывайте их поиск из-за того, что вы прочитали на этом сайте. Nutrition Source не рекомендует и не поддерживает какие-либо продукты.
Никогда не игнорируйте профессиональные медицинские советы и не откладывайте их поиск из-за того, что вы прочитали на этом сайте. Nutrition Source не рекомендует и не поддерживает какие-либо продукты. Диета с низким содержанием клетчатки уменьшает количество непереваренной пищи, проходящей через кишечник, так что ваше тело вырабатывает меньшее количество стула. Диета с низким содержанием клетчатки может быть предложена после некоторых хирургических вмешательств, а также при диарее, спазмах или проблемах с перевариванием пищи.
Диета с низким содержанием клетчатки уменьшает количество непереваренной пищи, проходящей через кишечник, так что ваше тело вырабатывает меньшее количество стула. Диета с низким содержанием клетчатки может быть предложена после некоторых хирургических вмешательств, а также при диарее, спазмах или проблемах с перевариванием пищи. Не забывайте всегда выбирать продукты, которые вы обычно едите. Не пробуйте продукты, которые в прошлом вызывали у вас дискомфорт или аллергические реакции.
Не забывайте всегда выбирать продукты, которые вы обычно едите. Не пробуйте продукты, которые в прошлом вызывали у вас дискомфорт или аллергические реакции. Вы можете спросить своего врача, медсестру или диетолога о других продуктах, которые можно есть, и узнать, когда вы можете вернуться к своей обычной диете.
Вы можете спросить своего врача, медсестру или диетолога о других продуктах, которые можно есть, и узнать, когда вы можете вернуться к своей обычной диете. Зерновые, такие как белый рис, сливки или крупа, должны быть хорошо приготовлены.
Зерновые, такие как белый рис, сливки или крупа, должны быть хорошо приготовлены.
 Возможно, вам придется пить больше жидкости, чтобы предотвратить запор, пока вы придерживаетесь диеты с низким содержанием клетчатки. Пейте много воды, если врач не посоветует вам иное, и используйте соки и молоко, как указано выше.
Возможно, вам придется пить больше жидкости, чтобы предотвратить запор, пока вы придерживаетесь диеты с низким содержанием клетчатки. Пейте много воды, если врач не посоветует вам иное, и используйте соки и молоко, как указано выше. Это также связано с долголетием и снижением риска рака.
Это также связано с долголетием и снижением риска рака.


 .
.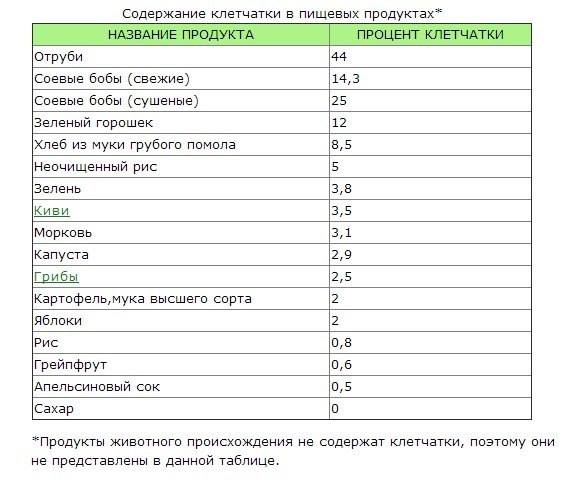 За 14 лет вероятность смерти у тех, кто ел больше всего зерновых, на 19 процентов ниже, чем у тех, кто ел меньше всего.
За 14 лет вероятность смерти у тех, кто ел больше всего зерновых, на 19 процентов ниже, чем у тех, кто ел меньше всего. Исследование на животных, проведенное в 2013 году, показало, что мыши, соблюдающие диету с высоким содержанием клетчатки, реже страдали астматическим воспалением, чем мыши, соблюдающие диету с низким или средним содержанием клетчатки.
Исследование на животных, проведенное в 2013 году, показало, что мыши, соблюдающие диету с высоким содержанием клетчатки, реже страдали астматическим воспалением, чем мыши, соблюдающие диету с низким или средним содержанием клетчатки.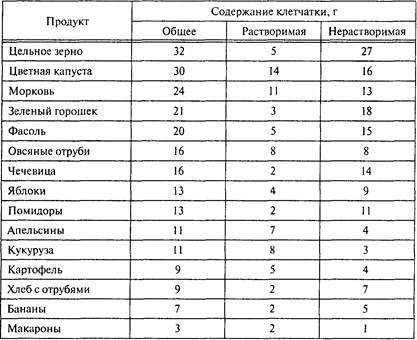
 Они также могут вызывать вздутие живота и газы — как и настоящие.
Они также могут вызывать вздутие живота и газы — как и настоящие.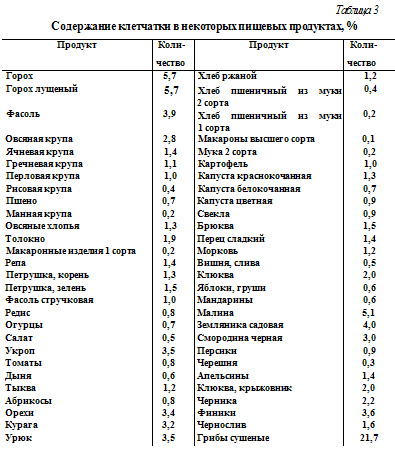 Рафинированные зерна, много вареных овощей и спелые дыни, персики, сливы, бананы и абрикосы по-прежнему в порядке.Но также избегайте острой пищи, жареной пищи, жесткого или обработанного мяса, кофеина, какао из какао-порошка и орехов.
Рафинированные зерна, много вареных овощей и спелые дыни, персики, сливы, бананы и абрикосы по-прежнему в порядке.Но также избегайте острой пищи, жареной пищи, жесткого или обработанного мяса, кофеина, какао из какао-порошка и орехов.
 Более того, недавнее исследование показало, что женщины, которые придерживаются диеты с высоким содержанием клетчатки (38–77 граммов в день), могут иметь более низкий риск развития рака яичников.
Более того, недавнее исследование показало, что женщины, которые придерживаются диеты с высоким содержанием клетчатки (38–77 граммов в день), могут иметь более низкий риск развития рака яичников. Исследования показывают, что он увеличивает время опорожнения желудка, что способствует лучшему усвоению питательных веществ.
Исследования показывают, что он увеличивает время опорожнения желудка, что способствует лучшему усвоению питательных веществ.

 Существует разница в содержании клетчатки и составе между ярко-зелеными авокадо с гладкой кожицей (авокадо из Флориды) и более мелкими, темными и покрытыми ямочками разновидностями (авокадо из Калифорнии).
Существует разница в содержании клетчатки и составе между ярко-зелеными авокадо с гладкой кожицей (авокадо из Флориды) и более мелкими, темными и покрытыми ямочками разновидностями (авокадо из Калифорнии).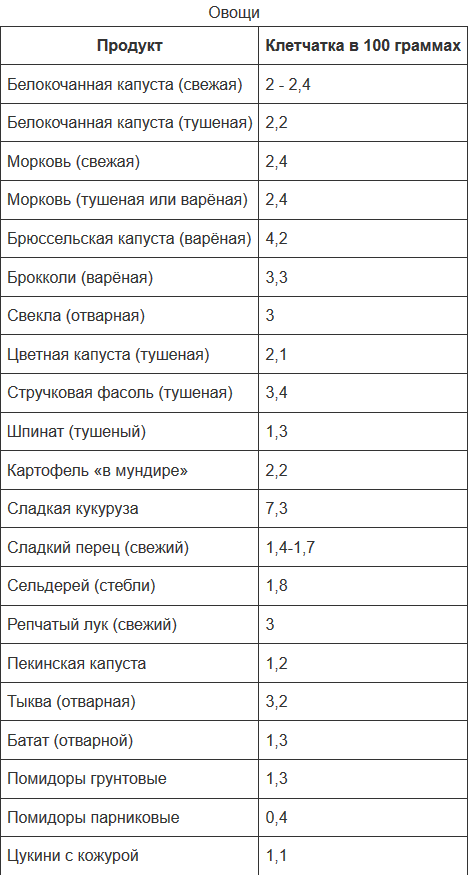
 В отличие от многих других продуктов, инжир обеспечивает почти идеальный баланс растворимой и нерастворимой клетчатки, и они даже связаны с более низким кровяным давлением и защитой от дегенерации желтого пятна.
В отличие от многих других продуктов, инжир обеспечивает почти идеальный баланс растворимой и нерастворимой клетчатки, и они даже связаны с более низким кровяным давлением и защитой от дегенерации желтого пятна. Кроме того, это один из немногих продуктов с высоким содержанием белка и клетчатки, что делает их отличным дополнением к полноценной диете для похудания.
Кроме того, это один из немногих продуктов с высоким содержанием белка и клетчатки, что делает их отличным дополнением к полноценной диете для похудания. Плотная и ярко окрашенная мякоть богата растворимой клетчаткой, которая замедляет скорость переваривания пищи, позволяя усвоить питательные вещества.
Плотная и ярко окрашенная мякоть богата растворимой клетчаткой, которая замедляет скорость переваривания пищи, позволяя усвоить питательные вещества.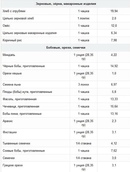 Репу, богатую необходимыми питательными веществами и отличным источником клетчатки, можно употреблять в сыром или приготовленном виде.
Репу, богатую необходимыми питательными веществами и отличным источником клетчатки, можно употреблять в сыром или приготовленном виде. Они богаты необходимыми питательными веществами, в том числе марганцем.
Они богаты необходимыми питательными веществами, в том числе марганцем. Одна порция колотого гороха содержит одну треть рекомендуемой в день фолиевой кислоты в дополнение к более чем половине рекомендуемой нормы потребления пищевых волокон.
Одна порция колотого гороха содержит одну треть рекомендуемой в день фолиевой кислоты в дополнение к более чем половине рекомендуемой нормы потребления пищевых волокон. 8 грамм клетчатки на чашку (117 грамм)
8 грамм клетчатки на чашку (117 грамм) 
 Все зерна богаты клетчаткой, но не все они богаты питательными веществами.
Все зерна богаты клетчаткой, но не все они богаты питательными веществами.
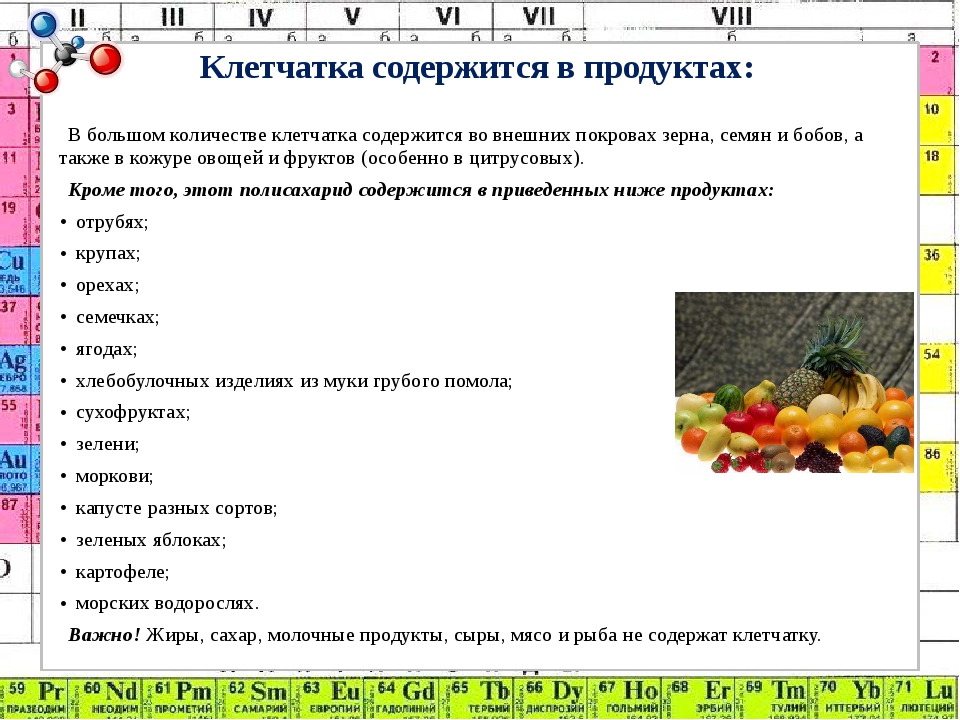 Свекла также богата диетическими нитратами, которые являются полезными соединениями, которые могут помочь в лечении гипертонии и стабилизации уровня артериального давления.
Свекла также богата диетическими нитратами, которые являются полезными соединениями, которые могут помочь в лечении гипертонии и стабилизации уровня артериального давления.


 Поэтому лучше постепенно добавлять в свой рацион больше продуктов с высоким содержанием клетчатки и обязательно пить много воды, чтобы предотвратить негативные симптомы.
Поэтому лучше постепенно добавлять в свой рацион больше продуктов с высоким содержанием клетчатки и обязательно пить много воды, чтобы предотвратить негативные симптомы.
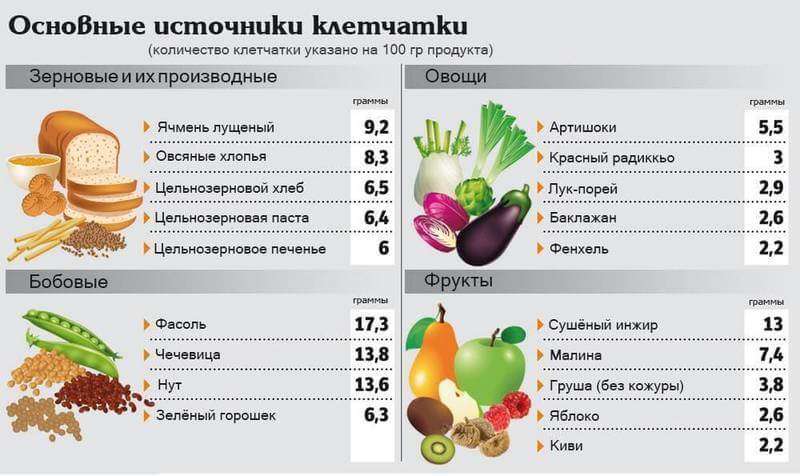

 Растворимая клетчатка помогает снизить уровень холестерина и сбалансировать уровень сахара в крови, а также может помочь вам сохранить или похудеть, заставляя вас чувствовать себя сытым.Клетчатка естественным образом поступает из продуктов растительного происхождения, таких как цельнозерновые, бобы, фрукты, овощи, орехи и семена.
Растворимая клетчатка помогает снизить уровень холестерина и сбалансировать уровень сахара в крови, а также может помочь вам сохранить или похудеть, заставляя вас чувствовать себя сытым.Клетчатка естественным образом поступает из продуктов растительного происхождения, таких как цельнозерновые, бобы, фрукты, овощи, орехи и семена. Все продукты этой группы являются богатыми источниками полноценного белка, но красное мясо и молочные продукты также естественно богаты жирами.
Все продукты этой группы являются богатыми источниками полноценного белка, но красное мясо и молочные продукты также естественно богаты жирами.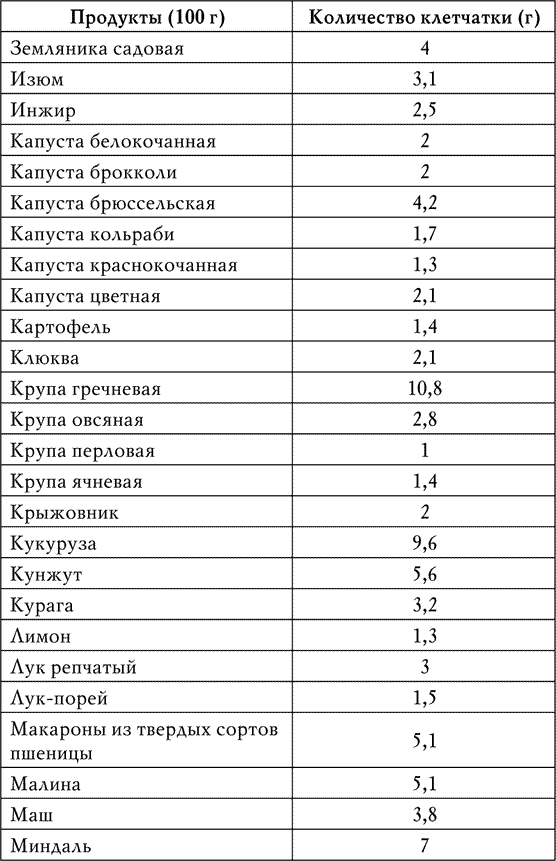


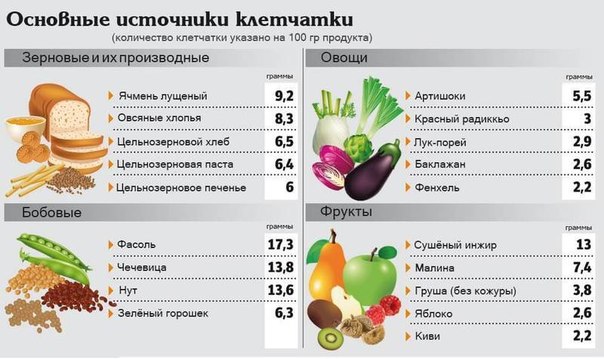 Нерастворимая клетчатка особенно полезна тем, у кого проблемы с кишечником и запор, поскольку она помогает поддерживать регулярность движений.Хорошие источники нерастворимой клетчатки:
Нерастворимая клетчатка особенно полезна тем, у кого проблемы с кишечником и запор, поскольку она помогает поддерживать регулярность движений.Хорошие источники нерастворимой клетчатки: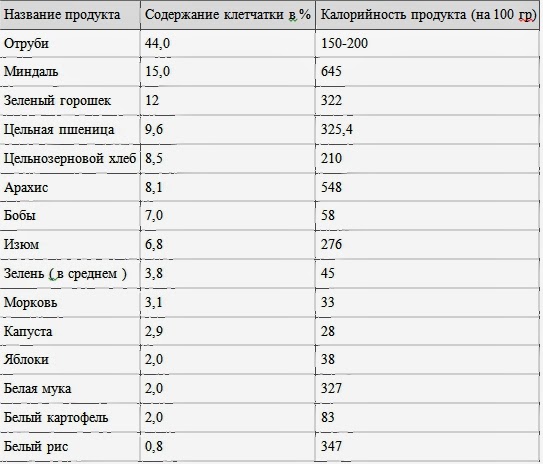 5 граммов клетчатки на унцию)
5 граммов клетчатки на унцию)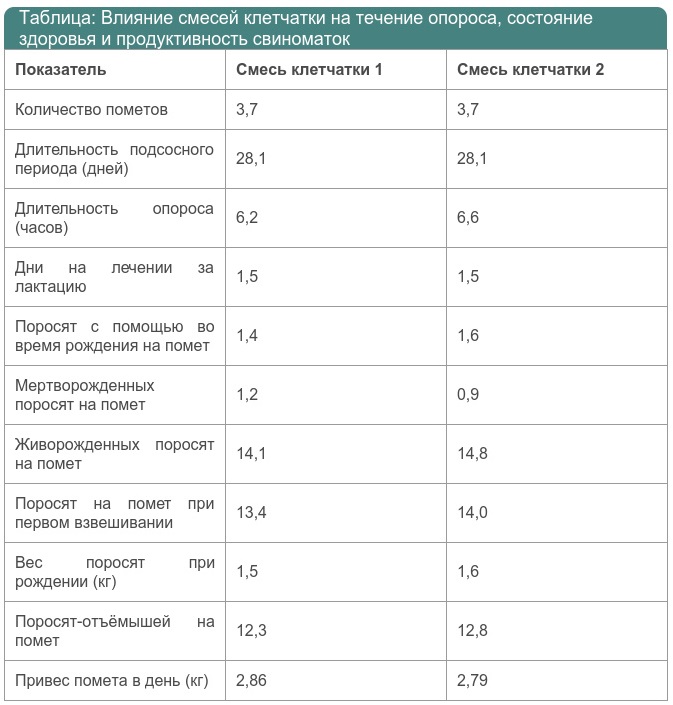 Вы уловили идею. С таким количеством комбинаций на столе вашим вкусовым рецепторам никогда не надоест.
Вы уловили идею. С таким количеством комбинаций на столе вашим вкусовым рецепторам никогда не надоест.
 Лучшими источниками нерастворимой клетчатки являются пшеничные отруби, фасоль (особенно фасоль) и многие овощи.
Лучшими источниками нерастворимой клетчатки являются пшеничные отруби, фасоль (особенно фасоль) и многие овощи.
















 Здоровье человека и его внешний вид неразрывно взаимосвязаны между собой. Появившиеся на лице проблемы могут свидетельствовать о неполадках в организме. В том числе чёрные круги и синяки под глазами. Такие дефекты придают лицу уставший и нездоровый вид. Как правило, женщин подобные неприятности волнуют больше, так как они привыкли ухаживать за собой и заботиться о внешности, нежели сильную половину человечества. Необходимо разобраться, о чём свидетельствуют и насколько опасны синяки под глазами: причины и лечение этой напасти.
Здоровье человека и его внешний вид неразрывно взаимосвязаны между собой. Появившиеся на лице проблемы могут свидетельствовать о неполадках в организме. В том числе чёрные круги и синяки под глазами. Такие дефекты придают лицу уставший и нездоровый вид. Как правило, женщин подобные неприятности волнуют больше, так как они привыкли ухаживать за собой и заботиться о внешности, нежели сильную половину человечества. Необходимо разобраться, о чём свидетельствуют и насколько опасны синяки под глазами: причины и лечение этой напасти. Жизненная активность, редкое пребывание на свежем воздухе, проблемы со сном, чрезмерное время, проводимое за компьютером или чтением книг, депрессии или стрессовые состояния также негативно влияют на состояние кожи и могут вызвать появление мешков и синяков на лице. Даже неправильное питание, нарушающее обмен веществ, является одной из причин изменений внешнего вида. В этом случае достаточно пересмотреть распорядок дня, добавить в рацион недостающие витамины, ликвидировать раздражитель, чаще бывать на улице.
Жизненная активность, редкое пребывание на свежем воздухе, проблемы со сном, чрезмерное время, проводимое за компьютером или чтением книг, депрессии или стрессовые состояния также негативно влияют на состояние кожи и могут вызвать появление мешков и синяков на лице. Даже неправильное питание, нарушающее обмен веществ, является одной из причин изменений внешнего вида. В этом случае достаточно пересмотреть распорядок дня, добавить в рацион недостающие витамины, ликвидировать раздражитель, чаще бывать на улице. Генетический фактор, обуславливающий предрасположенность к возникновению синяков, не требует вмешательства медиков. Подобная проблема может перейти по наследству от родственников. Однако и в этом случае следует стремиться к соблюдению правильного режима питания, ведению здорового образа жизни, не допускать переутомления.
Генетический фактор, обуславливающий предрасположенность к возникновению синяков, не требует вмешательства медиков. Подобная проблема может перейти по наследству от родственников. Однако и в этом случае следует стремиться к соблюдению правильного режима питания, ведению здорового образа жизни, не допускать переутомления. Проблемы с почками. Водяные мешки и синева, сопровождающиеся частыми посещениями туалета и скачущим давлением, могут быть симптомами заболевания почек. Рак почки, камни и песок, почечная недостаточность на первых стадиях развития заболевания проявляются именно в возникновении потемнений вокруг органов зрения. В этот период, как правило, синяки наблюдаются по утрам, после пробуждения. Но с развитием болезни они не исчезают в течение всего дня и носят постоянный характер.
Проблемы с почками. Водяные мешки и синева, сопровождающиеся частыми посещениями туалета и скачущим давлением, могут быть симптомами заболевания почек. Рак почки, камни и песок, почечная недостаточность на первых стадиях развития заболевания проявляются именно в возникновении потемнений вокруг органов зрения. В этот период, как правило, синяки наблюдаются по утрам, после пробуждения. Но с развитием болезни они не исчезают в течение всего дня и носят постоянный характер. Нужно отдельно отметить важность своевременной диагностики возможных заболеваний у детей. В детском возрасте появление синяков также свидетельствует о психологических, или физиологических проблемах. Начиная с неправильного питания, чрезмерного увлечения вкусными для малышей, но вредными, продуктами, которыми являются всевозможные снеки, гамбургеры, газированные напитки, нарушением режима, и заканчивая действительно опасными заболеваниями. Заражение гельминтами также может быть причиной возникновения синяков.
Нужно отдельно отметить важность своевременной диагностики возможных заболеваний у детей. В детском возрасте появление синяков также свидетельствует о психологических, или физиологических проблемах. Начиная с неправильного питания, чрезмерного увлечения вкусными для малышей, но вредными, продуктами, которыми являются всевозможные снеки, гамбургеры, газированные напитки, нарушением режима, и заканчивая действительно опасными заболеваниями. Заражение гельминтами также может быть причиной возникновения синяков. При перенапряжении органов зрения может помочь прикладывание к ним использованных пакетиков с заваркой. Подобный сеанс обычно длится около 10 минут. Если пакетиков нет, можно обмакнуть ватные тампоны в разведённую заварку. С помощью такого простого способа довольно легко бороться с синяками и мешками на лице.
При перенапряжении органов зрения может помочь прикладывание к ним использованных пакетиков с заваркой. Подобный сеанс обычно длится около 10 минут. Если пакетиков нет, можно обмакнуть ватные тампоны в разведённую заварку. С помощью такого простого способа довольно легко бороться с синяками и мешками на лице. Рекомендуется каждый день выпивать достаточное количество воды, что препятствует истончению кожи, а также её провисанию.
Рекомендуется каждый день выпивать достаточное количество воды, что препятствует истончению кожи, а также её провисанию.



 Темные круги под глазами – это неприятный косметический дефект. Он не только не украшает внешность обладателя, но делает ее болезненной и нездоровой. Если у человека внезапно появились синяки под глазами причины могут быть самыми разными. Необходимо уделить пристальное внимание образу жизни, употребляемой пище, общему самочувствию. Частая причина появления синяков под глазами – это:
Темные круги под глазами – это неприятный косметический дефект. Он не только не украшает внешность обладателя, но делает ее болезненной и нездоровой. Если у человека внезапно появились синяки под глазами причины могут быть самыми разными. Необходимо уделить пристальное внимание образу жизни, употребляемой пище, общему самочувствию. Частая причина появления синяков под глазами – это:
 Могут вызывать темные синяки под глазами причины, связанные со здоровьем кожи. Самая распространенная проблема – это купероз – патологическое расширение капилляров, которое провоцирует появление мелкой сеточки сосудов. Проявиться синяк под правым глазом – причиной может стать банальный купероз. Неприятность может быть симметричной или проявляется синяк под левым глазом – причина у людей с бледной и тонкой кожей в близкорасположенных к дерме расширенных сосудах. Они просвечивают сквозь тонкую кожу глаз, скул, щек.
Могут вызывать темные синяки под глазами причины, связанные со здоровьем кожи. Самая распространенная проблема – это купероз – патологическое расширение капилляров, которое провоцирует появление мелкой сеточки сосудов. Проявиться синяк под правым глазом – причиной может стать банальный купероз. Неприятность может быть симметричной или проявляется синяк под левым глазом – причина у людей с бледной и тонкой кожей в близкорасположенных к дерме расширенных сосудах. Они просвечивают сквозь тонкую кожу глаз, скул, щек. Часто вызывают внутренние болезни сильные синяки под глазами – причины установить самостоятельно человек будет не в силах. Именно потому ему следует обратиться к доктору за консультацией. Доктор не только опрашивает пациента и собирает анамнез, тщательно осматривает синяки и отеки под глазами, причины устанавливает. Ему предстоит также подобрать эффективный комплекс лечения.
Часто вызывают внутренние болезни сильные синяки под глазами – причины установить самостоятельно человек будет не в силах. Именно потому ему следует обратиться к доктору за консультацией. Доктор не только опрашивает пациента и собирает анамнез, тщательно осматривает синяки и отеки под глазами, причины устанавливает. Ему предстоит также подобрать эффективный комплекс лечения. Часто явным признаком обезвоживания становятся синие синяки под глазами – причины могут крыться в недостаточном потреблении жидкости. В день человеку положено выпивать минимум по 2–2,5 литров чистой воды. Чай и кофе в общий результат не включены, да и с такими напитками усердствовать не стоит.
Часто явным признаком обезвоживания становятся синие синяки под глазами – причины могут крыться в недостаточном потреблении жидкости. В день человеку положено выпивать минимум по 2–2,5 литров чистой воды. Чай и кофе в общий результат не включены, да и с такими напитками усердствовать не стоит. Важно помнить, что синяк под глазом без причины не появляется. Если не обнаружено никаких предпосылок для образования нелицеприятного синяка или припухлости, необходимо не оставлять без внимания этот факт, оценить качество используемых косметических средств. Дешевые средства от непроверенных компаний часто вызывают красные синяки под глазами – причины кроются в аллергических проявлениях на опасные синтетические компоненты.
Важно помнить, что синяк под глазом без причины не появляется. Если не обнаружено никаких предпосылок для образования нелицеприятного синяка или припухлости, необходимо не оставлять без внимания этот факт, оценить качество используемых косметических средств. Дешевые средства от непроверенных компаний часто вызывают красные синяки под глазами – причины кроются в аллергических проявлениях на опасные синтетические компоненты. Если появился синяк под правым глазом, причина может крыться в банальном травмировании его накануне. А вот двухсторонняя отечность и синева – повод, чтобы разбираться в проблеме. Нередко возникают синяки под глазами у подростка – причины могут крыться в:
Если появился синяк под правым глазом, причина может крыться в банальном травмировании его накануне. А вот двухсторонняя отечность и синева – повод, чтобы разбираться в проблеме. Нередко возникают синяки под глазами у подростка – причины могут крыться в: Нередко в интересном положении дамы испытывают не самые приятные ощущения. Можно заметить синяки под глазами у беременных – причины могут крыться:
Нередко в интересном положении дамы испытывают не самые приятные ощущения. Можно заметить синяки под глазами у беременных – причины могут крыться:
























































 С приобретением мультиварки жизнь любой хозяйки заметно упрощается, эта чудо-кастрюлька дает возможность готовить быстро и вкусно различные блюда. Вот и сегодня мы к обеду готовим овощное рагу с курицей и картошкой в мультиварке. Это сытно, просто и вкусно. Ингредиенты простые, вкус отменный.
С приобретением мультиварки жизнь любой хозяйки заметно упрощается, эта чудо-кастрюлька дает возможность готовить быстро и вкусно различные блюда. Вот и сегодня мы к обеду готовим овощное рагу с курицей и картошкой в мультиварке. Это сытно, просто и вкусно. Ингредиенты простые, вкус отменный.




 Это отдельное ароматное блюдо, с особенным вкусом. Оно может быть гарниром, вполне питательным постным блюдом. Но, чаще всего, готовится начинка из капусты для пирожков, для домашних налистников, для фаршировки утки или гуся.
Это отдельное ароматное блюдо, с особенным вкусом. Оно может быть гарниром, вполне питательным постным блюдом. Но, чаще всего, готовится начинка из капусты для пирожков, для домашних налистников, для фаршировки утки или гуся. Обычно, из-за добавления свинины и чернослива, блюдо получается немного сладковатым. Да и свежая белокочанная капуста в значительной степени изменяет вкус. Поэтому тушеная квашеная капуста во всех видах – у меня лично в почете. Идеально, если блюдо постояло в холодильнике день-два, а затем разогрето и подано с белым хлебом.
Обычно, из-за добавления свинины и чернослива, блюдо получается немного сладковатым. Да и свежая белокочанная капуста в значительной степени изменяет вкус. Поэтому тушеная квашеная капуста во всех видах – у меня лично в почете. Идеально, если блюдо постояло в холодильнике день-два, а затем разогрето и подано с белым хлебом.
 7
7 А сметана с мукой делают суп густым, сытным. Обязательно попробуйте приготовить! …далее
А сметана с мукой делают суп густым, сытным. Обязательно попробуйте приготовить! …далее 0
0 …далее
…далее ..далее
..далее Блюдо готовится с грибами, лучше лесными, но я использовал шампиньоны. Прекрасный, сытный обед гарантирован! Попробуйте! …далее
Блюдо готовится с грибами, лучше лесными, но я использовал шампиньоны. Прекрасный, сытный обед гарантирован! Попробуйте! …далее 03.2016
03.2016 Это потому, что можно поменять любую составляющую этой выпечки. Всё по вашему вкусу. Посмотрите и мой вариант. …далее
Это потому, что можно поменять любую составляющую этой выпечки. Всё по вашему вкусу. Посмотрите и мой вариант. …далее 12.2018
12.2018 Итак, смотрите как приготовить щи из квашеной капусты! …далее
Итак, смотрите как приготовить щи из квашеной капусты! …далее Вкусное блюдо из простых и доступных ингредиентов. …далее
Вкусное блюдо из простых и доступных ингредиентов. …далее Сочный вкус хрустящего продукта – настоящий заряд бодрости и здоровья! Даже рассол готового продукта отлично тонизирует, препятствует обезвоживанию, устраняет похмелье. А еще блюда с квашеной капустой отлично стимулируют аппетит, но могут обеспечить сытость настолько надолго, что рекомендованы в качестве диетического продукта. Безупречный продукт! К тому же ее можно подвергать тепловой обработке, и вкус от этого будет только улучшаться: жарить, тушить, варить в супе, добавлять в пироги и вареники, котлеты и запеканки. Ее приятный кислый вкус идеально подходит к мясу. Блюда с ней быстро готовятся, обладают приятным вкусом и насыщенным ароматом, а также полезны и питательны. Но еще и низкокалорийны. В 100 г порции содержится всего 20 ккал. Таким образом, даже если есть кислый продукт в большом количестве, то на фигуре это никак не отразиться.
Сочный вкус хрустящего продукта – настоящий заряд бодрости и здоровья! Даже рассол готового продукта отлично тонизирует, препятствует обезвоживанию, устраняет похмелье. А еще блюда с квашеной капустой отлично стимулируют аппетит, но могут обеспечить сытость настолько надолго, что рекомендованы в качестве диетического продукта. Безупречный продукт! К тому же ее можно подвергать тепловой обработке, и вкус от этого будет только улучшаться: жарить, тушить, варить в супе, добавлять в пироги и вареники, котлеты и запеканки. Ее приятный кислый вкус идеально подходит к мясу. Блюда с ней быстро готовятся, обладают приятным вкусом и насыщенным ароматом, а также полезны и питательны. Но еще и низкокалорийны. В 100 г порции содержится всего 20 ккал. Таким образом, даже если есть кислый продукт в большом количестве, то на фигуре это никак не отразиться.
 Я собрала для вас в этой статье 5 самых вкусных и несложных рецептов с квашеной капустой. Возьмите себе их на заметку.
Я собрала для вас в этой статье 5 самых вкусных и несложных рецептов с квашеной капустой. Возьмите себе их на заметку.


 белого вина
белого вина Посыпать перцем и тмином.
Посыпать перцем и тмином. Пожарьте их на растительном масле в течение 3-5 минут. К ним добавьте еще 2 ст. л. томатной пасты и тушите 2-3 минуты.
Пожарьте их на растительном масле в течение 3-5 минут. К ним добавьте еще 2 ст. л. томатной пасты и тушите 2-3 минуты.  Поэтому рад поделиться с вами своей вариацией капустняка с грибами.
Поэтому рад поделиться с вами своей вариацией капустняка с грибами.  Грибы переложите на сковороду с луком и салом, тушите еще 3-4 минуты на среднем огне.
Грибы переложите на сковороду с луком и салом, тушите еще 3-4 минуты на среднем огне.  У вас должно получиться мягкое и пластичное тесто. Пластичность теста регулируйте водой.
У вас должно получиться мягкое и пластичное тесто. Пластичность теста регулируйте водой. 
 Бульон доведите до кипения, а затем уменьшите огонь и варите еще 30 минут.
Бульон доведите до кипения, а затем уменьшите огонь и варите еще 30 минут.  И как всегда, я стараюсь экспериментировать и готовить блюдо не совсем обычное. Сегодня в этом мне поможет многими любимая квашеная капуста. Я никогда не пробовала такое сочетание продуктов и скажу Вам честно, что очень нам понравилось это мясо, ведь оно по вкусу напомнило чем-то солянку, которую готовит моя бабушка на протяжении многих лет. Единственный ингредиент, который здесь отсутствует — это картофель. В остальном всё очень даже вкусно, по-домашнему и готовится из самых простых ингредиентов. К такому мясу с квашеной капустой мы смело можем подавать отварной картофель или вкусное картофельное пюре. И так, приступим к приготовлению мяса.
И как всегда, я стараюсь экспериментировать и готовить блюдо не совсем обычное. Сегодня в этом мне поможет многими любимая квашеная капуста. Я никогда не пробовала такое сочетание продуктов и скажу Вам честно, что очень нам понравилось это мясо, ведь оно по вкусу напомнило чем-то солянку, которую готовит моя бабушка на протяжении многих лет. Единственный ингредиент, который здесь отсутствует — это картофель. В остальном всё очень даже вкусно, по-домашнему и готовится из самых простых ингредиентов. К такому мясу с квашеной капустой мы смело можем подавать отварной картофель или вкусное картофельное пюре. И так, приступим к приготовлению мяса.


 Ему также не хватает пользы для здоровья от лакто-ферментации. Этот метод в основном используется в США.
Ему также не хватает пользы для здоровья от лакто-ферментации. Этот метод в основном используется в США.

 Примерно 1 стакан подогретой квашеной капусты на каждые 3 стакана пюре.
Примерно 1 стакан подогретой квашеной капусты на каждые 3 стакана пюре.


 Это обязательно наполнит животы и сердца в зимний день
Это обязательно наполнит животы и сердца в зимний день
 Квашеная капуста, ферментированная молоком, — это капуста, ферментированная солью, и она живая, изобилующая пробиотическими молочнокислыми бактериями.
Квашеная капуста, ферментированная молоком, — это капуста, ферментированная солью, и она живая, изобилующая пробиотическими молочнокислыми бактериями. Обычная капуста, имбирная капуста или любой другой вкус отлично сочетается с жареными яйцами, омлетом или яйцом-пашот.
Обычная капуста, имбирная капуста или любой другой вкус отлично сочетается с жареными яйцами, омлетом или яйцом-пашот.


 Дополнительным преимуществом, конечно же, является то, что ферментированные продукты богаты пробиотиками, которые помогают контролировать наше пищеварение и иммунное здоровье.
Дополнительным преимуществом, конечно же, является то, что ферментированные продукты богаты пробиотиками, которые помогают контролировать наше пищеварение и иммунное здоровье. Никакой сои, пшеницы или яиц. Множество обзоров ингредиентов, советов по приготовлению, хранению и тому, как сделать ваши смузи еще более полезными и вкусными. Вы можете скачать электронную книгу Smoothie здесь за 15 долларов (или подписаться и заплатить всего 10,50 долларов плюс скидка 30% на все мои другие электронные книги).
Никакой сои, пшеницы или яиц. Множество обзоров ингредиентов, советов по приготовлению, хранению и тому, как сделать ваши смузи еще более полезными и вкусными. Вы можете скачать электронную книгу Smoothie здесь за 15 долларов (или подписаться и заплатить всего 10,50 долларов плюс скидка 30% на все мои другие электронные книги).  Уже неплохо звучит, не правда ли ?? И приготовить это тоже несложно.
Уже неплохо звучит, не правда ли ?? И приготовить это тоже несложно. Из теста легко приготовить. Лучше всего его варить, а потом жарить. Что не нравится?
Из теста легко приготовить. Лучше всего его варить, а потом жарить. Что не нравится? Делается около 12 блинов.
Делается около 12 блинов. Узнать больше.
Узнать больше. 

 Добавьте его к авокадо, и у вас будет чудесная еда. Его даже достаточно просто съесть на ходу.
Добавьте его к авокадо, и у вас будет чудесная еда. Его даже достаточно просто съесть на ходу. 
 Так как это очень хорошее, вы можете сначала съесть его.
Так как это очень хорошее, вы можете сначала съесть его. org Квашеная капуста, суперпродукт, выращиваемый в Германии, не только безусловно полезен, но и является удивительно универсальным ингредиентом.Квашеная капуста присутствует в самых разных блюдах, от супов до пончиков и пирожных.
org Квашеная капуста, суперпродукт, выращиваемый в Германии, не только безусловно полезен, но и является удивительно универсальным ингредиентом.Квашеная капуста присутствует в самых разных блюдах, от супов до пончиков и пирожных. Вкусно подается со сметаной. Идеально подходит для развлечений Октоберфест. (Закуска)
Вкусно подается со сметаной. Идеально подходит для развлечений Октоберфест. (Закуска) (Закуска)
(Закуска)


 Вы также можете съесть его, не разогревая снова.
Вы также можете съесть его, не разогревая снова.

 Примечание 2)
Примечание 2)