причины и что делать в домашних условиях
Частота сердечных сокращений наравне с показателями артериального давления представляет собой интегральный способ оценки состояния сердечнососудистой системы. Хотя уровни ЧСС и АД напрямую и не связаны, зачастую они обуславливаются одними и теми же факторами, но с разной степенью интенсивности.
Нормальным или эталонным считается значение в диапазоне от 60 до 90 ударов в минуту. Все что выше — тахикардия, ниже — брадикардия. Оба состояния опасны, но в неодинаковой степени: учащенный пульс несет угрозу жизни и здоровью по причине чрезмерной нагрузки на мышечный орган. Возможна внезапная остановка, инфаркт или кардиогенный шок с резким падением артериального давления дои критических отметок.
Многое также зависит от индивидуальных особенностей организма конкретного человека. Та же брадикардия может быть итогом чрезмерной тренированности тела. С тахикардией все несколько сложнее. Она редко имеет физиологический характер, чаще патологический.
Потому при ускорении нужно обращаться к врачу сразу же. В дальнейшем возможна стабилизация состояния в болезнетворном русле.
Причины высокой частоты сердечных сокращений
Ускорение деятельности мышечного органа развивается как следствие двух групп факторов: физиологической и патологической.
Естественные
В данном случае причины сильного сердцебиениея — краткосрочне отклонения в работе симпатической нервной системы.
Среди конкретных причин:
- Стрессовая ситуация. Формируется постепенно, в течение нескольких минут или дольше. Отличается выбросом некоторого количества катехоламинов и кортикостероидов: гормонов коры надпочечников и гипофизарной системы. Они провоцируют сужение сосудов, повышение артериального давления и частый пульс. Поступательное развитие обуславливает сравнительно мягкое течение состояния.
- Интенсивный стресс. Например, испуг. В этом случае постепенность отсутствует. Выброс гормонов также присутствует, но в такой ситуации их концентрация становится больше за считанные секунды, что обуславливает моментальное ускорение пульса.
Речь об адреналине и норадреналине, в меньшей степени о кортизоле. Купировать оба состояния не нужно. Они временные и продолжаются не более 2-10 минут в общем.
Насторожиться следует, если имеют место патологические симптомы неотложных состояний: резкая головная боль, дискомфорт в груди, нарушения сознания. Важно вызвать скорую помощь. Возможна провокация инфаркта или инсульта.
- Интенсивная физическая нагрузка. Изменения напрямую зависят от тренированности организма. Если тело привыкло к повышенной активности, частота сердечных сокращений увеличивается незначительно, в пределах 20-30 ударов в минуту или чуть больше.
У профессиональных спортсменов показатель может быть в разы выше (иногда даже говорят о несовместимых с жизнью числах, но это, конечно же, преувеличение).
Нетренированный человек страдает тахикардией чаще, потому как орган не знает, как реагировать, стереотипные механизмы еще не выработались. ЧСС растет до 180 ударов в минуту, давление также поднимается, а затем стремительно падает. Все это на фоне усиленного биения.
Процесс может закончиться кардиогенным шоком, инфарктом или инсультом. Потому при заинтересованности в активном времяпрепровождении, нужно строго соблюдать принцип поступательности: несколько дней-недель одна нагрузка, пока она не станет привычной, затем интенсификация процесса. Форсировать не нужно.
- Злоупотребление кофе. Вещества, содержащиеся в напитках, вызывают ускорение сердцебиения. Справиться с этим эффектом можно с помощью препаратов или народных средств.
- Беременность. В период гестации вполне вероятно усиление сердечной деятельности, что и будет выражаться в повышенной ЧСС. Провести границу между нормой и патологией на глаз здесь сложно, следует обратиться к кардиологу для оценки состояния и, при необходимости, назначения курса терапии.
Учащенное сердцебиение называется тахикардией. В описанных случаях повышение активности мышечного органа не сопровождается выраженными симптомами, что напрямую отличает физиологический процесс от патологического.
Болезнетворные факторы
Подразделяются еще на две подгруппы. Сердечные и внесердечные.
Кардиологические причины
Среди возможных проблем:
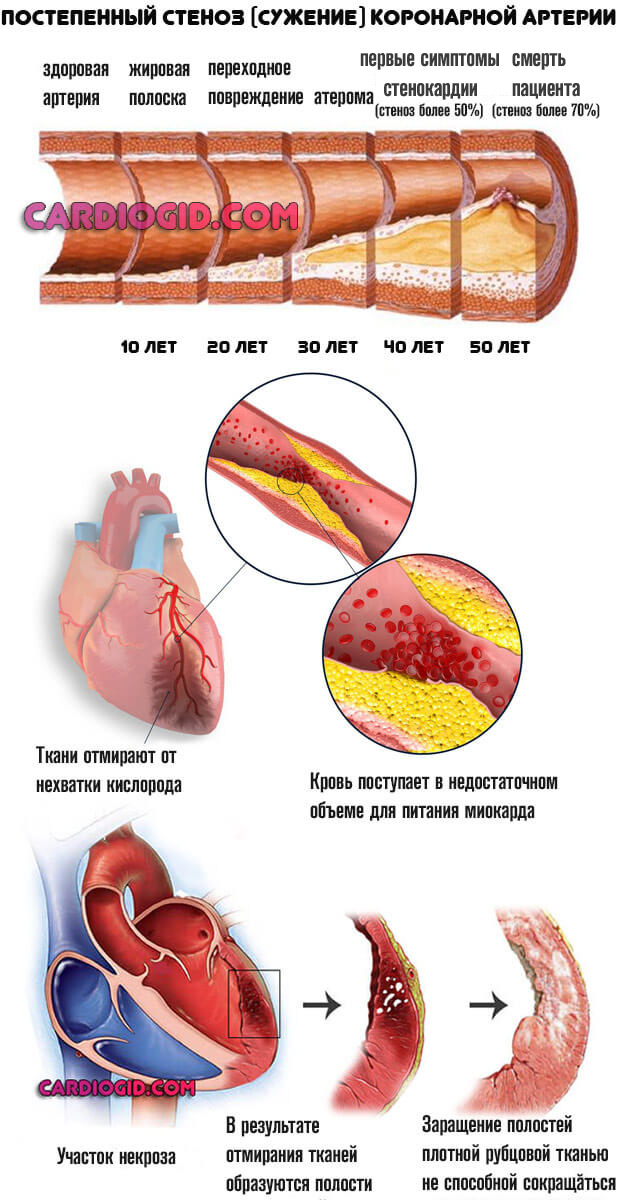
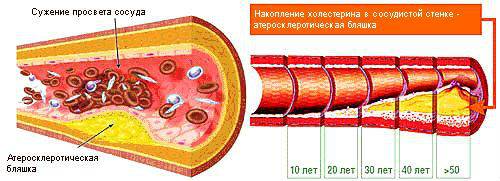
- Стеноз аорты и коронарных артерий. Атеросклероз, одним словом. Развивается как итог сужения или закупорки сосудов холестериновыми бляшками.
Второй вариант формируется в разы чаще (почти в 80% клинических случаев). С течением времени отложения липидов копят кальций и становятся твердыми. Лечение в таком случае хирургическое.
Помимо повышенной скорости сердцебиения увеличивается и артериальное давление. Отсюда полный комплекс симптомов: цефалгия, головокружение, тошнота, рвота, зрительные отклонения, слабость, сонливость. Тахикардия венчает процесс.
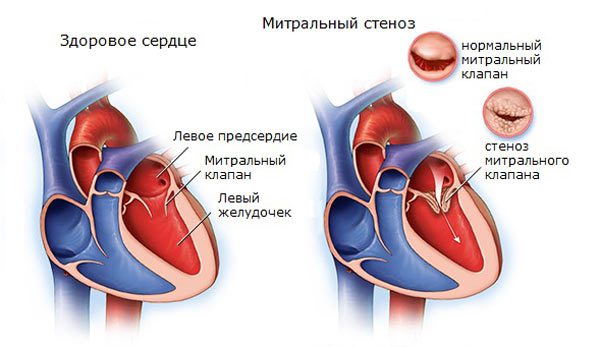
- Стеноз митрального клапана. Еще одна причина, почему быстро бьется сердце в спокойном состоянии.
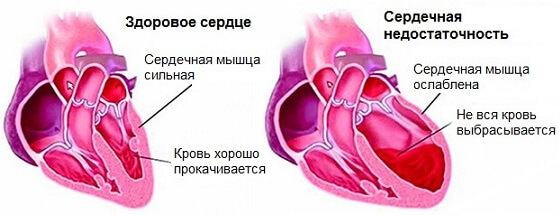
- Острая или хроническая сердечная недостаточность. Поскольку мышечный орган не способен обеспечить кровью даже сам себя, он вынужден ускорить деятельность за счет повышения ЧСС. Причины: перенесенный инфаркт, длительное курение, занятия изнуряющими видами спорта. Симптомы: одышка, слабость, ощущение биения сердца, обмороки.
- Ишемическая болезнь. Имеет много общего с описанным выше процессом. Часто идет рука об руку с ним, тем не менее, выделяется в самостоятельную нозологическую единицу. Причины и симптомы идентичны. Без качественной медицинской помощи заканчивается инфарктом миокарда.
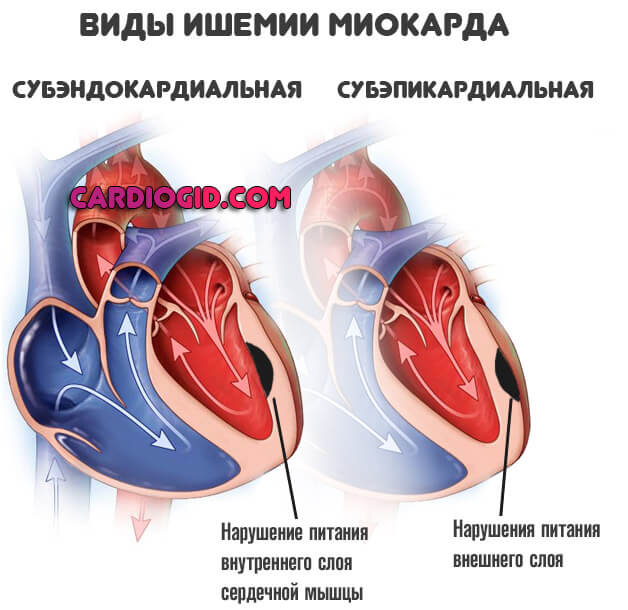
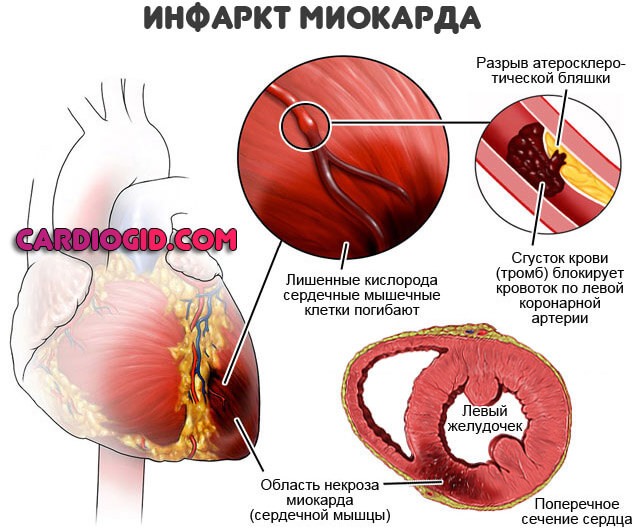
- Острое нарушение питания сердечной мышцы. Характеризуется некрозом среднего слоя структур. Симптомы: острая, давящая боль в груди, высокой степени интенсивности, одышка, проблемы со зрением, обморок, аритмия по типу трепыхания предсердий. Носит название инфаркта миокарда. Требует вызова скорой помощи.
- Врожденные или приобретенные пороки. Не дают о себе знать до последнего. Можно заподозрить по необъяснимой одышке.
Внесердечные факторы
Встречаются в 70% случаев, что выводит их вперед по сравнению с сердечными причинами.
- Недостаточное питание и, как итог, кахексия. Возникает как сознательный акт, в результате соблюдения диеты (может быть составным симптомом анорексии), либо итогом течения онкологического процесса. Аппетит пропадает или притупляется, наступает снижение массы тела. Организм начинает «пожирать» сам себе, утилизируя липидные отложения с колоссальной скоростью.
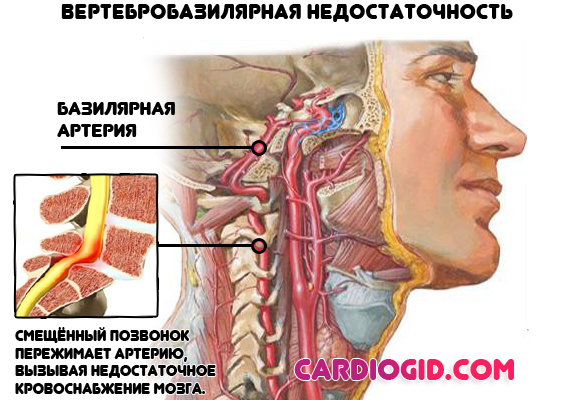
- Неврологические состояния, сопряженные с активизацией симпатической системы. Обычно в результате нарушение мозгового кровообращения или опухолевого процесса.
Клинические варианты состояния: вертебробазилярная недостаточность на фоне остеохондроза, неопластические явления в черепной коробке.
Симптомы могут полностью отсутствовать. В остальных ситуациях наблюдаются головные боли, вертиго, тошнота, рвота, очаговые проявления (отклонения в речи, зрении, слухе, чтении, письме), подскакивает пульс. Лечение показано у невролога или нейрохирурга.
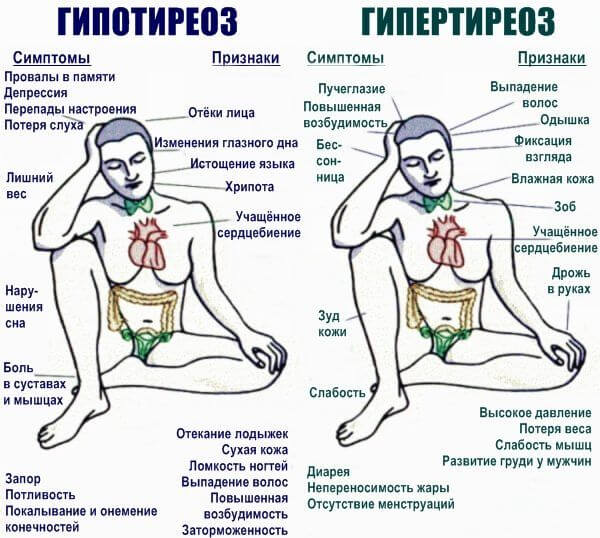
- Гипертиреоз. Повышение синтеза гормонов щитовидной железы всегда становится причиной учащенного пульса до 110-130 уд. мин. Развивается в итоге неполноценного питания или избытка йода в рационе (что в условиях российской действительности малореалистично). Симптомы: трудности с глотанием, ощущение кома в горле, нарушение рельефа шеи (зоб), слабость, повышенная температура тела, давление, повышение тона голоса. Лечение у эндокринолога.
- Ожирение. Зачастую имеет место патологическое сочетание двух факторов: повышенного питания, либо неправильного рациона и метаболических нарушений. Потому для устранения проблемы одной диеты мало. Необходимо системное воздействие на всю эндокринную структуру.
- Инфекционные процессы. Разного рода. От банальной простуды до туберкулеза и других. Становится результатом проникновения пирогенных веществ в структуры мозга. В такой ситуации тахикардия имеет неврогенной происхождение, частично кардиогенное. Лечение соответствующее, с приемом седативных препаратов и блокаторов.
- Гиперкортицизм (проблемы с корой надпочечников).
- Отравление психоактивными веществами и тяжелыми металлами, иными элементами периодической таблицы.
- Анемия железодефицитная или сопряженная с недостатком витамина B12.
Причины учащенного сердцебиения: болезни мышечного органа, сосудов, щитовидной железы, надпочечников, головного мозга. Дифференциальная диагностика проводится амбулаторно или стационарно.
Возможные последствия
Осложнения учащенного пульса обуславливаются нарушениями гемодинамики, артериального давления.
Среди них:
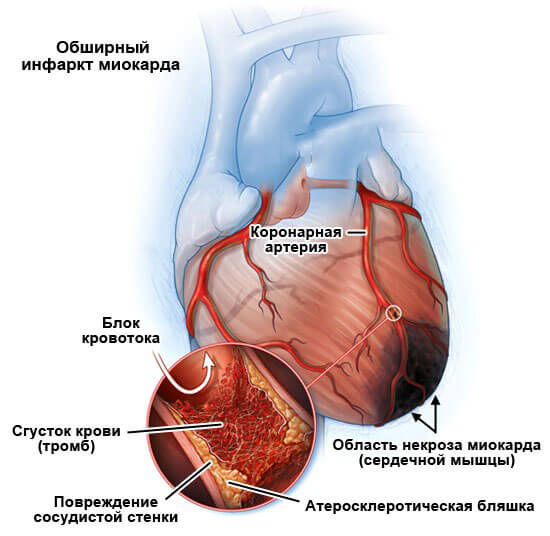
- Инфаркт. Наиболее вероятный исход не леченой тахикардии. Заключается в остром нарушении питания среднего мышечного слоя органа. Развивается стремительно, может привести к кардиогенному шоку или смерти без предварительных проявлений.
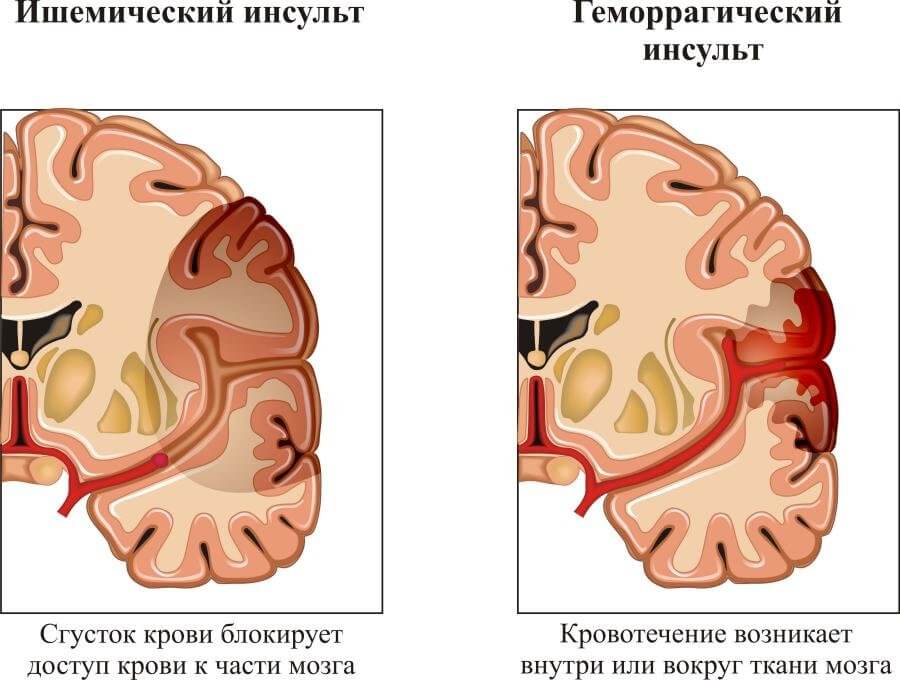
- Инсульт. Схожее состояние. Заключается в остром некрозе мозговых структур. Существует в двух видах: ишемии (нарушения питания) и геморрагии (разрыва кровеносного сосуда с появлением гематомы). Второй вариант чаще заканчивается летальным исходом или тяжелой инвалидностью в результате наличия дополнительного патологического фактора: компрессии мозговых тканей.
- Кардиогенный шок. Резкое, критическое падение артериального давления. Имеет существенную летальность: из 10 пострадавших умирает 9, то есть вероятность смерти находится на уровне 90% и более. Даже в случае восстановления функций организма, мало кто перешагивает рубеж в 5 лет после.
- Остановка сердца. Не сопровождается какими либо предвестниками. Возникает внезапно и приводит к стремительной смерти. Возможна даже у внешне здоровых пациентов. При проведении реаниматологических мероприятий есть надежда на возвращение больного к жизни, но этот сценарий также маловероятен.
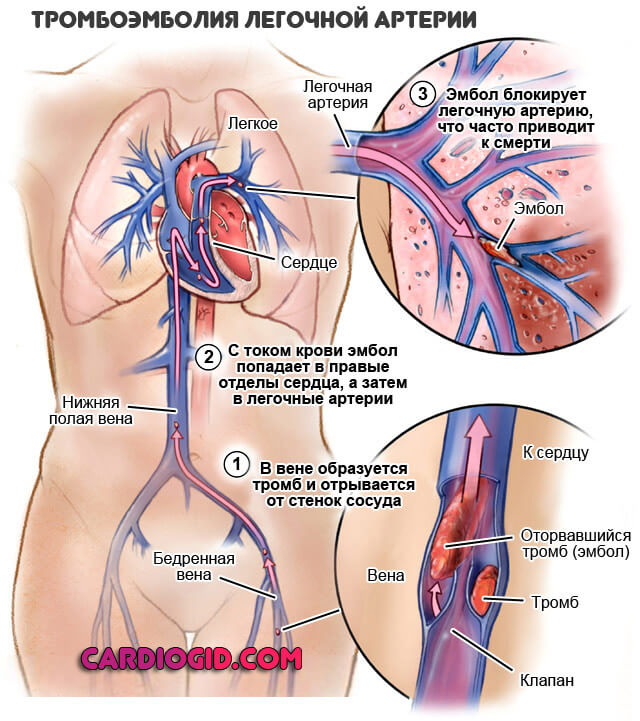
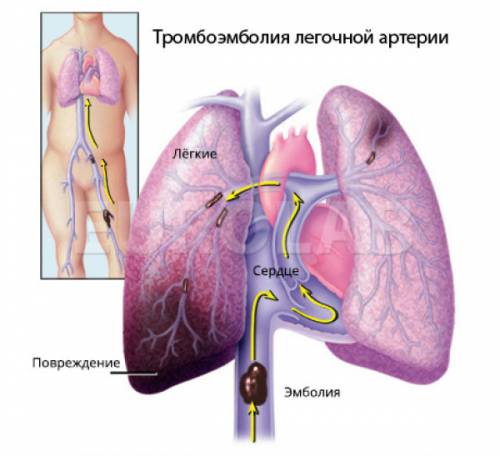
- Тромбоэмболия. Становится итогом разрушения форменных клеток крови, тромбоцитов и их слипания в единый «ком». Подобная структура закупоривает сосуды, полностью или частично. Отсюда вероятность острого нарушения кровообращения в тканях. Окклюзия легочной артерии, структур сердца — летальный исход.
- Внезапный обморок. В угрожающих условиях сказывается неблагоприятным образом, потому как возможно наступление во время подъема по лестнице, перехода дороги, вождения машины.
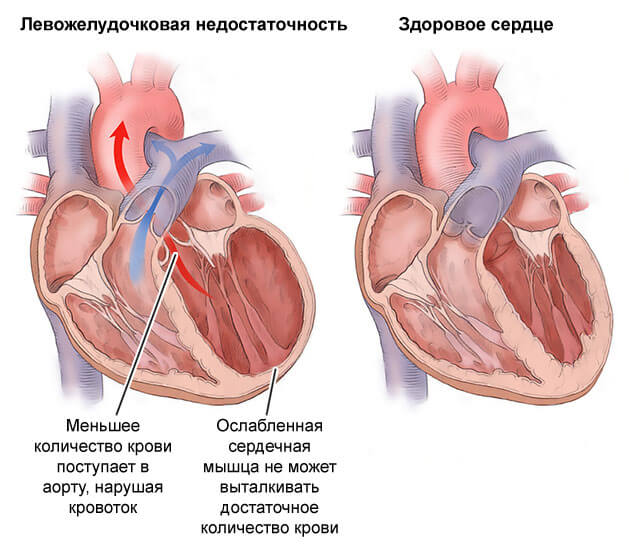
- Сердечная недостаточность. Итог перегрузки органа. Полностью формируется спустя 1-4 месяца.
Повышенное сердцебиение заканчивается шоком, инфарктом, инсультом, иными последствиями в 15-20% случаев, при условии течения более 2-х месяцев в общем. Проведение комплексного лечения (этиотропное + симптоматическое) значение резко падает и составляет всего 3-5%.
Первая помощь при приступе тахикардии
Своими силами при учащенном сердцебиении можно сделать немногое.
Среди мероприятий:
- Принять таблетку бета-блокатора. Подойдет Карведилол или Анаприлин 1 шт. будет вполне достаточно. Однократно больше употреблять нельзя.
- Использовать средства народной медицины: выпить чай со зверобоем, валерианой, пустырником и перечной мятой. Также хорошо помогает мед с лимоном, только без корицы.
- Принять таблетированное седативное средство растительного происхождения (уже названные валериана и пустырник, но только не спиртовая настойка).
- Скомпенсировать тахикардию успокоительными препаратами на основе фенобарбилата: Корвалолом, Валокордином, Валидолом.
- При наличии болей за грудиной подойдет Нитроглицерин (1 таблетка).
- Даже лечь, успокоиться. Мерно дышать. 5 секунд вдох, столько же на выдох. Задержать дыхание при пустых легких, повторить процесс. Продолжать 10 минут.
- В отсутствии патологий глаз, нажать на яблоки и подержать в течение 10 сек. Повторять на протяжении 3 мин.
Если ни одна из методик эффекта не возымела, вызывать скорую помощь. В арсенале бригады больше лекарств, кроме того, проблема возможно потребует госпитализации.
Учащенный пульс устраняется комплексном средств: бета-блокаторы + растительные седативные + фенобарбитал.
В каком случае нужно вызывать скорую помощь?
Неотложка требуется, если тахикардия длится более 15 минут. Особое внимание уделяется следующим проявлениям:
- Паническая атака: ложное ощущение страха, необъяснимые предчувствия.
- Болевой синдром, локализованный в груди. Отдает в живот, давит, стреляет. Может разливаться по всему тела, захватывая спину и лопатки, руки.
- Слабость, сонливость.
- Падение артериального давления необъяснимое. Не связано с приемом лекарственных средств. Потому перед применением советов выше и рекомендуется измерить артериальное давление.
- Головокружение.
- Цефалгия. Головная боль стучащего, тюкающего характера. После перемены положения тела усиливается.
- Типичный признак — в ночное время частота сердечных сокращений не падает, как ей следовало бы. Это прямое указание на патологию.
Частое сердцебиение в течение 15 и более минут, как с описанными проявлениями так и без требует вызова бригады.
Диагностика
Проводится кардиологом. При необходимости привлекаются другие специалисты: невролог, эндокринолог.
Необходимы такие мероприятия:
- Сбор жалоб пациента на здоровье, анамнеза. Позволяют определиться с дальнейшими действиями.
- Исследование частоты сердечных сокращений. Выслушивание тонов органа.
- Измерение артериального давления с помощью аппарата автоматического или механического.
- Суточное мониторирование. Не всегда нужно.
- Электрокардиография. Основная методика, направленная на оценку характера тахикардии и функциональных отклонений.
- Эхокардиография. Ультразвуковой способ диагностики. Дает возможность выявить патологические процессы, обуславливающие тахикардию, сердечного происхождения.
- Нагрузочные тесты. Проводятся с большой осторожностью, потому как возможна остановка сердца. Недалеко должна дежурить реанимационная бригада.
- Ангиография.
- Анализы крови: биохимия, на гормоны, общий.
- Неврологические тесты рутинного характера.
В системе этого вполне достаточно. На усмотрение специалистов могут назначаться МРТ, КТ. Комплексная оценка длится от 2 до 7 дней. В стационаре быстрее.
Лечение
Системное. Направлено на устранение первопричины и симптомов.
Среди методик:
Хирургические мероприятия. При врожденных и приобретенных пороках, нарушениях ритма стойкого характера (установка кардиостимулятора), тяжелых анатомических дефектах после инфаркта, опухолях.
Медикаменты.
Используются лекарства нескольких групп:
- Блокаторы альфа и бета. Устраняют чувствительность рецепторов к особым веществам. Карведилол, Анаприлин и другие.
- Блокаторы кальциевых каналов. Не допускают проникновения ионов элемента в кровеносные сосуды. Дилтиазем, Верапамил.
- Транквилизаторы, седативные препараты. Успокаивают нервную систему. Синтетические (Диазепам) и растительные (пустырник и валериана).
- Калиевые и магниевые средства (Магне B6, Магнелис). Для восстановления проводимости миокарда и устранения дефицитарных причин.
Дозировки и наименования определяются кардиологом, самостоятельно их подобрать невозможно.
Безопасные народные средства
Чай с анисом (100 граммов сырья на 200 мл воды, заварить, пить по полстакана в сутки).
Отвар валерианы, пустырника, мяты, цедры лимона, зверобоя (готовится как простой чай). Пить по 1 стакану в сутки.
Изменение образа жизни.
- Отказ от курения, алкоголя.
- Оптимизация физической активности. 2 часа пеших прогулок в день.
- Питьевой режим — 1.8 литра.
- Соль — не более 7 граммов.
Рацион — отдельная тема.
| Можно | Нельзя |
| Овощи и фрукты | Шоколад |
| Яйца вареные | Фаст-фуд в любом виде, консервы, полуфабрикаты |
| Натуральные сладости (мёд) | Сахар в больших количествах |
| Мясо нежирных сортов и супы на его основе | Мясо жирное, копченые и жареные блюда |
| Каши из круп | Сдоба |
| Хлеб грубого помола | Чай |
| Кисломолочные продукты | Кофе |
| Масла: растительные и сливочное | Энергетики |
.
Переедать нельзя, лучше питаться дробно. Минимум соли. На ночь есть также не стоит (за 2-3 часа до отдыха).
Показан лечебный стол №10. Коррекция рациона проводится под контролем врача-диетолога или специалиста по эндокринологии.
Профилактика
Идентична мерам по изменению образа жизни. Плюс нужно спать как минимум 8-9 часов в сутки, половина отдыха должна приходиться на время до 23.00.
Прогноз
В отсутствии лечения вероятность летальных осложнений составляет 10-20%, при назначении комплексной терапии — 3-5% и даже ниже. Сопутствующая гипертония усугубляет положение.
Сердцебиение учащается в результате патологических и физиологических причин. Вторые проходит сами, первые требуют коррекции состояния медикаментозными, хирургическими и иными методами.
cardiogid.com
Учащенный пульс и сердцебиение: причины, чем лечить?
 Проблема повышенного артериального давления, учащенный пульс и сердцебиение распространенные проблемы нашего времени. Это связано с целым комплексом факторов, самым главным, является старение организма. Специалисты отмечают, что с возрастом человек всё более подвержен риску связать себя с проблемами сердечно-сосудистой системы. Нормой является 60-80 уд/мин, что же делать в случае, если показатели больше?
Проблема повышенного артериального давления, учащенный пульс и сердцебиение распространенные проблемы нашего времени. Это связано с целым комплексом факторов, самым главным, является старение организма. Специалисты отмечают, что с возрастом человек всё более подвержен риску связать себя с проблемами сердечно-сосудистой системы. Нормой является 60-80 уд/мин, что же делать в случае, если показатели больше?
Показатели пульса
Измерение пульса является необходимым показателем для контроля состояния сердца и организма в целом. Мониторинг может диагностировать учащенный или замедленный процесс сердцебиения.
Пульс включает в себя определённые составные, такие как:
- Высота – выступает в качестве амплитуды волнения стенок артерий, не стоит путать с частоту и высоту сердцебиения, это разные понятия в медицине.
- Напряжение – это усилие, которое прикладывается для ощущения пульса. Связано на прямую с артериальным давлением. Чем выше, тем легче ощутить пульсацию артерии.
- Наполнение – это количество крови, которое циркулирует по сердечно-сосудистой системе. Чем больше крови за одно сокращение сердца проходит по сосудам, тем легче ощутить пульс. В условиях малого притока крови, это сделать сложнее и может свидетельствовать о сердечной недостаточности.
- Частота – характеризуется суммарным количеством ударов в минуту. При измерении следует занять статичную позу, без предварительных нагрузок. Показатели, также могут быть разные утром и вечером.
- Ритм – это временной интервал между ударами сердца. В условии, когда этот показатель не планомерен то присутствует аритмия.

Нормальное учащение пульса наблюдается у людей во время физических нагрузок, что связано с необходимостью организма снабжать мышцы кислородом. Это явление можно наблюдать при занятии спортом или других физических работах.
Измерение пульса
Для правильного измерения следует знать несколько факторов:
- Во-первых, частота сердцебиения утром после сна и вечером перед сном ниже, нежели посреди дня.
- Во-вторых, диагностирование следует проводить в статичной позе, на спине, без предварительных нагрузок.
- В-третьих, снимать показания в одно и тоже время суток.
- В-четвертых, измерять пульс в течении полных 60 секунд, а не 30ти и умножать на два. Так как, у людей с аритмией наблюдается учащение ритма в разных промежутках времени.
Само диагностирование проводиться по средствам лёгкого нажатия на сплетении сосудов левой руки.
Что говорят врачи о гипертонии
Доктор медицинских наук, профессор Емельянов Г.В.:


Занимаюсь лечением гипертонии уже много лет. По статистике в 89% случаев гипертония завершается инфарктом или инсультом и смертью человека. Сейчас приблизительно две трети пациентов умирает в течение первых 5 лет развития болезни.
Следующий факт — сбивать давление можно и нужно, но это не лечит саму болезнь. Единственное лекарство, которое официально рекомендуется Минздравом для лечения гипертонии и оно же используется кардиологами в их работе — это Normaten. Препарат воздействует на причину заболевания, благодаря чему появляется возможность полностью избавиться от гипертонии. К тому же в рамках федеральной программы каждый житель РФ может получить его БЕСПЛАТНО.
Советы и рекомендации

При условии повышенного ритма сердцебиения нужно обращать внимания на следующие факторы, такие как:
- Отрезок времени учащенного сокращения сердца.
- Периодика приступов.
- Начало приступа и предпосылки.
- Связано ли учащение с ритмом ударов.
- Проявление дополнительных симптомов.
- Провести диагностику сердечного ритма, частоты и давления. Полученные данные записать.
Важно! Агроном из Барнаула с 8-летним стажем гипертонии нашёл старинный рецепт, наладил производство и выпустил средство, которое раз и навсегда избавит вас от проблем с давлением…Подробнее…
Причины учащенного пульса и его норма
В течение жизнедеятельности человека, сердце не прекращает биться ни на секунду. В итоге ежеминутно литры крови проходят по сосудам организма. Средний показатель составляет 50 – 150 ударов в минуту, это значение может разниться под влиянием разных факторов и индивидуальных особенностей человека.
Видео
У здоровых людей, в состоянии спокойствия, пульс не превышает отметок 60-80 ударов в минуту. Учащенным сердцебиением нельзя также назвать превышения «нормы» у детей, беременных женщин, людей в возрасте, а также спортсменов. В таблице ниже указаны данные среднестатистических показателей ударов в минуту для определенных возрастов. У новорожденных сердцебиение может составлять 120 – 150 уд/мин.
| Возраст (лет) | Частота пульса (удары в минут |
|---|
odavlenii.com
что делать в домашних условиях, первая помощь
Что делать при учащенном сердцебиении, если симптомы дают знать о себе все чаще и сильнее? Патология может заявить о себе в любой момент, человек пугается, начинает нервничать, что еще больше ухудшает его состояние. Замедлить сокращения миокарда можно дома: есть не одно средство народной терапии, позволяющее успокоить ритм. Если такие эпизоды стали повторяться регулярно, нужно пройти медицинское обследование, сдать ряд анализов и ЭКГ. Это позволит выяснить, какая причина провоцирует повышенный ритм сердца. Нередко заболевание возникает по вине другой патологии. В этом случае помощь врачей необходима.
Содержание статьи:
Этиология
 Тахикардия может заявить о себе в любом возрасте, каждый период жизни опасен своими факторами. Медики различают физиологический и патологический вид недуга, от этой классификации зависит лечение и прогноз болезни. Что делать при учащенном сердцебиении, и как научиться справляться с такими приступами самостоятельно – расскажет доктор на очной консультации.
Тахикардия может заявить о себе в любом возрасте, каждый период жизни опасен своими факторами. Медики различают физиологический и патологический вид недуга, от этой классификации зависит лечение и прогноз болезни. Что делать при учащенном сердцебиении, и как научиться справляться с такими приступами самостоятельно – расскажет доктор на очной консультации.
Физиологическая тахикардия представляет собой высокий ритм сокращений миокарда, который спровоцирован воздействием внешних факторов. Некоторые люди не знают, что обычные ежедневные занятия заставляют сердце биться чаще. В этом случае приступ возникает по причине такого раздражающего момента, а заканчивается после его устранения, или организм самостоятельно справляется с подобной нагрузкой.
Причины физиологической тахикардии:
- Волнение и переживания эмоционального характера.
- Сильный стресс, испуг.
- Интенсивные занятия спортом.
- Длительное нахождение в жарком и душном помещении, когда ощущается нехватка воздуха.
- Сексуальное возбуждение.
- Переедание.
Примечательно, что физиологически учащенное сердцебиение неопасно для человека, не нужно думать, как успокоить работу органа – все нормализуется без помощи лекарств.
Патологическая разновидность тахикардии – более опасное состояние. Медики выделяют несколько основных болезней, влияющих на появление тревожащих симптомов.
Середчно-сосудистая система
Если причины учащенного сердцебиения кроются в патологии всей системы, то тахикардия считается серьезной. Усиленная работа отдела, в этом случае вызвана повышенной нагрузкой на эту область. Важно вовремя диагностировать болезнь, чтобы состояние человека не стало смертельно опасным.
- Нередко учащение сердца наблюдается в сопровождении гипертонии, так как давление на стенки сосудов становится чрезмерным, то орган обязательно отреагирует на этот процесс. Если артерии сильно поражены атеросклеротическими бляшками, то гибкость их нарушена, а частый пульс может привести к развитию инсульта или инфаркта.
- Пульс представляет собой колебание крови в сосудистом русле, которое обусловлено процессом сокращения предсердий и желудочков. Когда работа органа нормальная, то кровь выбрасывается из области желудочков и предсердий, переходя в артерии. Если сердцебиение слишком активное, то весь ритм такого перекачивания крови нарушается, она застаивается в органе, что повышает риск тромбообразования. Брадикардия тоже может возникнуть на фоне этого патологического процесса.
Человек при этом может испытывать массу неприятных ощущений, которые сигнализируют о необходимости посещения доктора.
Расстройства вегетативного характера

Что делать при частом сердцебиении и как себе помочь – такие вопросы часто звучат в кабинете кардиолога и терапевта, особенно в жаркое время года. Пониженный или высокий ритм сердца, а также другие отклонения в деятельности органа могут быть вызваны сбоем в работе вегетативной системы. Остановить такой патологический процесс самостоятельно бывает трудно, так как человек не понимает, что изменило его состояние, впадает в панику, дыхание сбивается, ситуация ухудшается.
Медицина классифицирует вегетативную систему на две части, симпатическую и парасимпатическую. Первый отдел отвечает за активность тела, а второй – за расслабление. За счет этого может меняться деятельность всех органов, сокращение сердца тоже усиливает или снижает темп работы.
Когда у человека диагностируется ВСД (вегетососудистая дистония), она часто провоцирует тахикардию. Показатели количества ударов сердца вычисляются доктором. Минута является единицей времени, в течение которой считается каждый удар органа. Норма таких цифр должна варьироваться в пределах 60-90 сокращений. Медленный или ускоренный темп работы нередко провоцируется вегетативным отделом, но мало кто догадывается об этом. Несмотря на ухудшение самочувствия, тахикардия, вызванная таким влиянием, не считается опасной.
Эндокринная система
Усиленный синтез определенных гормонов может вызвать повышенное сердцебиение, а что делать в этой ситуации – решает только врач после изучения результатов анализов пациента. Самостоятельно урегулировать выработку некоторых ферментов невозможно. Гипертиреоз является одним из заболеваний, при котором происходит подобный патологический процесс. Когда секреция тиреотропного гормона щитовидки чрезмерная – состояние человека резко ухудшается. Замедлять работу органа возможно, лишь стабилизировав уровень этих веществ в крови.
Опасность представляет сильный пульс, когда он носит периодический характер, а если у пациента диагностированы сопутствующие патологии сердечно-сосудистой системы, то состояние здоровья и деятельность всех органов ухудшается.
Симптомы и опасные признаки
Что делать при учащенном сердцебиении, если находишься в домашних условиях? Это зависит от конкретных признаков болезни. Есть определенные проявления, не требующие помощи медиков. Существуют тяжелые состояния, при которых необходимо срочно вызывать бригаду скорой. Клиническая картина заболевания может быть разной, в зависимости от возраста больного, общей чувствительности тела или психоэмоционального фона.
Иногда человек не ощущает никаких неприятных симптомов при частом биении сердца, лишь слабый дискомфорт в области грудины. Другие пациенты жалуются на сильные боли и тяжелые признаки патологии. В любом случае подобное состояние сопровождает учащенный пульс, трепыхание главного органа в грудной клетке, замедление его деятельности, или усиление.
Дополнительные симптомы:
- Слабость, вялость.
- Ощущение паники или плаксивость, агрессивность (при вегетативных расстройствах).
- Чрезмерная потливость, тошнота, тремор конечностей, бледность кожных покровов и низкое артериальное давление (при сердечно-сосудистых болезнях, гипотонии).
- Дрожь внутри тела, сильнейший аппетит или его снижение, выпучивание глаз, усиленное выделение пота (при недугах щитовидной железы, тиреотоксикозе либо гипертиреозе).
Что делать при сильном сердцебиении – это зависит от патологии, вызвавшей недуг. Запустить механизм усиленной деятельности отдела, если у человека есть определенное заболевание, которое влияет на функцию главного органа, может много факторов. Стрессы и чрезмерная физическая активность противопоказаны людям с сердечно-сосудистыми нарушениями, так как могут спровоцировать повышение пульса. Если подобное состояния развилось в результате переедания, то нужно принять горизонтальное положение тела. Иногда некоторые лекарства влияют на усиление работы главного органа. Существуют опасные симптомы, говорящие о тяжелой ситуации и необходимости вызова врача.
Когда вызывать медиков?
- Интенсивная боль слева в грудине или между лопатками.
- Сильная слабость, резкое выделение холодного липкого пота, особенно в сочетании с болями.
- Затруднение дыхания, ощущение нехватки кислорода.
- Кашель удушливого характера, при котором выделяется мокрота розового цвета, похожая на пену.
- Чувство, что сердце бьется неровно, замирает или может замедляться, а потом резко усиливать свою работу.
- Потемнение в глазах и обморочные состояния.
Если человека стали беспокоить такие тяжелые симптомы, речь идет об осложнениях заболевания, которые смертельно опасны. Диагностика и терапия необходимы, и время терять нельзя.
Возможные осложнения:
- инфаркт миокарда;
- мерцательная аритмия;
- венозный застой крови;
- фибрилляция желудочков;
- экстрасистолия;
- асистолия или остановка сердца.
Прогноз заболевания зависит в основном от самого пациента. Больному нужно, как минимум, вовремя обратиться за медицинской помощью, чтобы его состояния стабилизировалось. Главное условие при тяжелых течениях тахикардии – устранение опасности для жизни, прием медикаментозных средств и использование всех методов дополнительного лечения (коррекция образа жизни, питания и активности)
Диагностика
Определить причину возникновения патологии сразу, на первом осмотре доктора, практически невозможно. Существуют методики, позволяющие обследовать больного тщательно. Пусковых механизмов, влияющих на учащение биения сердца много, поэтому требуется комплекс диагностических мероприятий.
 Способы обследования:
Способы обследования:
- ОАК (общий анализ крови). Определяет наличие воспалительных процессов и уровень гемоглобина в организме.
- ОАМ (общий анализ мочи). Выявляет заболевание почек.
- Анализ крови на инфекции.
- Биохимический анализ крови.
- Изучение уровня гормонов щитовидки по анализу крови.
- ЭКГ.
- Коронароангиография (при тяжелых состояниях).
- Узи исследование сердца.
- Узи щитовидки.
Весь перечень методик диагностики, скорее всего, не понадобиться каждому больному. Обследования назначаются на основании жалоб пациента.
Сердце может болеть при учащении пульса, это означает серьезность состояния человека.
Лечение
Терапия учащенного биения сердца зависит от причин, спровоцировавших заболевание. Если речь идет о физиологической тахикардии, то нужно снизить влияние раздражающих факторов. Когда болезнь вызвана патологическими моментами, то врач назначит прием препаратов.
Основные лекарства:
- Успокоительные медикаменты, синтетического и растительного происхождения («Ново-Пассит», «Реланиум», «Корвалол», «Валокордин», «Настойка пиона», «Настойка пустырника», «Настойка валерианы»).
- Антиаритмические средства ( «Аденозин», «Ритмилен», «Верапамин»).
Медикамент должен подбираться индивидуально, врачом. Дополнительно медики применяют физиолечение. Кроме того, есть не один народный метод терапии, но перед применением любого из них надо проконсультироваться со специалистом. В особенно тяжелых случаях помочь может только хирургическое вмешательство, которое проводится при ишемии органа, врожденных пороках или после сложных проявлений ревматизма.
Народные методы
Немногие знают, как успокоить сердцебиение, если находишься в домашних условиях. В первую очередь нужно принимать каждый препарат, из перечня назначенных врачом лекарств, а дополнительную помощь окажут травы и другие растительные и натуральные средства.
Рецепты:
- Мед с орехами и курагой. Приготовить по 200 грамм кураги и грецких орехов, хорошо измельчить, а затем залить 200 граммами натурального меда. Всю смесь хранить в стеклянной таре. Есть по 1 чайной ложке получившейся массы 2 раза за день, утром и перед отходом ко сну. Курс терапии длительный, боле 3 месяцев.
 Взять по 100 грамм плодов аниса в измельченном состоянии, и столько же тысячелистника, 200 грамм сухой травы пустырника и 200 грамм корня валерианы. Тщательно смешать сырье. Брать по 1 столовой ложке получившегося сбора, всыпать в емкость, лучше термос и залить 300 граммами крутого кипятка. Настоять около часа, сцедить и пить по 1/3 стакана трижды за день. Курс терапии составляет месяц.
Взять по 100 грамм плодов аниса в измельченном состоянии, и столько же тысячелистника, 200 грамм сухой травы пустырника и 200 грамм корня валерианы. Тщательно смешать сырье. Брать по 1 столовой ложке получившегося сбора, всыпать в емкость, лучше термос и залить 300 граммами крутого кипятка. Настоять около часа, сцедить и пить по 1/3 стакана трижды за день. Курс терапии составляет месяц.- Настой мелиссы. Всыпать 1 столовую ложку травы в банку, прокипятить 1 стакан воды и залить сырье. Настоять в течение часа, сцедить и принимать ½ стакана 1 раз за день.
- Спиртовая настойка. Делать этот домашний препарат лучше из медицинского спирта. Приготовить 100 грамм сухой мелиссы и 200 грамм спирта, залить траву. Настоять 10-11 дней, сцедить. Пить 4 раза за день по 1 чайной ложке, разведенной в небольшом количестве воды.
Народные средства имеют различное воздействие, но успокоительный эффект в любом случае положительно отразиться на работе сердца. Дополнительно такие лекарства помогут наладить функционирование других органов и систем тела.
Лечебная физкультура и йога тоже часто применяются для улучшения состояния человека с тахикардией. Прогулки на свежем воздухе и правильное питание помогут наладить работу главного органа. Следовательно, пути, как успокоить интенсивность сердцебиения, зависят только от первопричины симптомов и результатов анализов.
Первая помощь
При приступе усиленной деятельности сердца важны умелые действия человека, оказавшегося рядом с больным. Медики советуют успокоиться. Это снизит пульс, но многим не удается расслабиться в такой ситуации. Когда проявления недуга застали в ночное время, для начала нужно просто выпить воды. Первая помощь при сильном сердцебиении может спасти жизнь человеку.
Что делать:
- Вызвать бригаду скорой.
- Таблетка успокоительного средства поможет человеку расслабиться.
- Открыть форточку или окно.
- Для улучшения состояния больного нужен максимальный доступ свежего воздуха, надо расстегнуть ему ворот рубашки, избавить от других стесняющих дыхание предметов одежды.
- Произвести измерение кровяного давления.

- Сбрызнуть лицо прохладной водой.
- Легонько надавить человеку на закрытые глаза и подержать пальцы на них несколько минут.
- Попросить больного несильно покашлять, что повысит давление в грудине и сделает ритм органа ниже.
Эти действия необходимы людям, страдающим тахикардией по причине патологий сердца. Другие факторы, вызвавшие недуг, могут потребовать иных мероприятий по оказанию первой помощи.
Профилактические меры, позволяющие как замедлить сердцебиение, так и улучшить деятельность всей системы этого отдела, чрезвычайно важны. Чтобы главный орган тела работал нормально, надо отказаться от вредных привычек, снизить потребление кофе, а также заниматься спортом. Врачи советуют проходить медицинское обследование не реже 1 раза в год, это позволит выявить любое заболевание на ранней стадии и вылечить его за короткий промежуток времени. Нельзя забывать о том, что прием наркотических средств сказывается на деятельности всего организма негативно, амфетамин и другие подобные препараты усиливают биение сердца и постепенно убивают человека.
Тахикардия обычно не вызывает тяжелых последствий для здоровья, но лучше узнать, почему появилась эта болезнь. Игнорировать постоянно повторяющиеся приступы нельзя, это ухудшит прогноз. Проблемы с сердцем опасны, поэтому надо решать их быстро и эффективно.
mirkardio.ru
Ощущение сердцебиения при нормальном пульсе: причины, диагностика
У пациента под влиянием различных факторов может начать быстрее биться сердце, и он начинает слышать его биение. Ощущение сердцебиения при нормальном пульсе не всегда сигнализирует о развитии патологического процесса. Порой состояние связано с физическим переутомлением, переживанием и другими физиологическими факторами. В норме человек не должен слышать свое сердцебиение. Если часто сильно бьется сердце и при этом остается нормальный пульс, то стоит проконсультироваться с кардиологом. Порой причина нарушения кроется в развитии патологий со стороны сердечно-сосудистой системы.

Почему тревожит проблема?
Гормональный сбой
Если у пациента сильно бухает сердце, даже когда он находится в покое, то можно обратиться к эндокринологу. Чаще сильные удары и тяжелое дыхание связаны с нарушенным функционированием щитовидной железы, которая вырабатывает недостаточное либо чрезмерное количество некоторых гормонов. Спровоцировать дисфункцию щитовидки могут постоянные стрессы, психоэмоциональное напряжение и другие неблагоприятные факторы. Неприятное чувство обостряется при переживании или нервном напряжении. Ощущение учащенного сердцебиения при нормальном пульсе проходит лишь после того, как нормализуется работа щитовидной железы.
Вернуться к оглавлениюНередко больной может чувствовать пульс и слышать как стучит сердце по причине диффузного токсического зоба, при котором усиливается чувствительность сосудов.
Нарушенная сердечно-сосудистая функция
Быстрое биение сердца при спокойном пульсе может быть следствием развития различных заболеваний сосудов. Постоянное сильное сердцебиение часто связано с такими патологическими процессами, как:
 Повышенная ЧСС при нормальном пульсе может быть связана с аритмией.
Повышенная ЧСС при нормальном пульсе может быть связана с аритмией.- Аритмия. В таком случае у больного отмечается ускорение пульса. Патология сопровождается нарушенными сердечными импульсами, из-за чего наблюдается неравномерный стук сердца.
- Инфекционный очаг во внутреннем органе. В медицине подобные состояния известны, как миокардит и эндокардит. При отклонении не только ощущается как колотится сердце, но и наблюдается лихорадка и изменение окраса кожного покрова. На фоне патологии часто нарушается работа других внутренних органов.
- Изменения тканей сердца. Отклонения часто объясняются развитием миокардиодистрофии либо кардиосклероза.
- Сердечный порок. Ощущается биение сердца при таком нарушении, которое может иметь врожденный или приобретенный характер.
- Постоянное повышенное давление. У здорового человека показатели АД находятся в пределах 120 на 80 мм рт. ст. При их повышении фиксируется гипертония, которая сопровождается головной болью, головокружением.
Какие еще причины бывают?
Громкое сердцебиение и нормальный пульс могут сигнализировать о других нарушениях, к которым относятся:
- вегетососудистая дистония разного типа;
- высокая температура тела;
- сниженный уровень гемоглобина;
- невроз.
 Женщины могут чувствовать патологическое состояние в период менопаузы.
Женщины могут чувствовать патологическое состояние в период менопаузы.У женщин чувство сердцебиения на фоне нормального пульса может наблюдаться в климактерический период, при этом пациентка жалуется на другие неприятные проявления, такие как боль в голове, слабость. Часто чувствуется биение сердца при физическом переутомлении либо переживании. Интоксикация организма также может послужить развитию нарушения. В таком случае достаточно устранить провоцирующий фактор, и признаки тяжелого сердцебиения самостоятельно пройдут.
Вернуться к оглавлениюДополнительная симптоматика
В подобном состоянии у человека не только быстро бьется сердце, но и наблюдаются иные патологические признаки, указывающие на заболевание. От пациента поступают жалобы на такие признаки:
- одышка;
- болевые приступы в голове;
- головокружение;
- ощущение нехватки кислорода и удушье;
- бледность эпидермиса;
- болезненность в грудной клетке;
- проблемы со сном, который вскоре вовсе пропадает;
- постоянно чувствуется слабость во всем теле.
Вернуться к оглавлениюКогда у человека нормальный пульс, но ощущается сердцебиение, то он становится тревожным, мнимым, постоянно переживает и беспокоится о возможной смерти.
Диагностические процедуры
 Регулярное патологическое состояние требует консультации кардиолога.
Регулярное патологическое состояние требует консультации кардиолога.Регулярное ощущение сильного сердцебиения при нормальном пульсе требует обращения к кардиологу. Специалист выясняет, какие еще симптомы тревожат пациента, и назначает делать такие манипуляции, помогающие установить точный диагноз, как:
- электрокардиография;
- диагностика сердца и других внутренних органов посредством ультразвука;
- общее лабораторное исследование крови;
- анализ на содержание гормонов;
- суточный мониторинг показателей пульса и артериального давления.
Для выяснения причины ощущения сердцебиения при нормальном пульсе нередко требуется пройти магнитно-резонансную либо компьютерную томографию. При необходимости проводится дополнительная консультация у эндокринолога, психотерапевта, психиатра и других узкопрофильных врачей. Лишь после выяснения источника нарушения доктор подбирает оптимальное лечение или назначает коррекцию образа жизни.
Вернуться к оглавлениюКак справиться с проблемой?
Терапевтический курс назначается кардиологом, терапевтом или эндокринологом, что зависит от источника ощущения сердцебиения. Нередко патология вызвана физическим переутомлением, гормональным дисбалансом либо нарушенной работой центральной нервной системы. Лечение может включать седативные препараты, к которым относятся:
 Врач может назначить успокоительные препараты вроде «Ново-Пассита».
Врач может назначить успокоительные препараты вроде «Ново-Пассита».- «Валериана»;
- «Ново-Пассит»;
- «Глицисед».
Когда ощущается сердцебиение, при этом отклонений в пульсе не выявляется, то стоит пересмотреть ежедневный рацион. Рекомендуется побольше употреблять продуктов, насыщенных магнием, калием и кальцием. Для их восполнения могут назначаться определенные лекарственные средства, которые улучшают состояние сосудов и нормализуют кровообращение. Рекомендуется на протяжении дня пить больше воды.
Вернуться к оглавлениюНародные средства
Когда пациент сталкивается с проблемой ощущения сердцебиения, то можно использовать рецепты нетрадиционной медицины. Устранить неприятные чувства удается при помощи валерианы либо горицвета, из которых готовят настойку. Не менее полезен чесночно-луковый отвар, помогающий избавиться от чувства биения сердца. Употребляют лекарство перед приемом пищи в утренние часы по 1 ст. л. Справиться с нарушением возможно при помощи лекарственного сбора, который употребляют 3 раза в сутки. В его состав включены такие ингредиенты:
- мелисса;
- укропное семя;
- корень валерианы;
- хмель.
Профилактические мероприятия
Предупредить появление ощущения сердцебиения при нормальном пульсе удается посредством соблюдения правильного питания и нормализации режима дня. Стоит спать не менее 8 часов ночью и выполнять легкую разминку в утренние часы. Полезен бег, занятия плаванием, езда на велосипеде, которые улучшают работу сердечно-сосудистой системы. Пациенту требуется отказаться от употребления алкогольных напитков и курения, которые негативно сказываются на состоянии сосудов и сердца. Если имеются проблемы с лишним весом, то следует перейти на сбалансированное питание, которое предупреждает ожирение. При появлении первых неприятных признаков требуется обращаться к врачу и не заниматься самолечением.
ВАЖНО ЗНАТЬ! Табаков О.: ‘Я могу порекомендовать лишь одно средство для быстрой нормализации давления’ читать далее…
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с давлением пока не на вашей стороне…
Последствия высокого давления известны всем: это необратимые поражения различных органов (сердца, мозга, почек, сосудов, глазного дна). На более поздних стадиях нарушается координация, появляется слабость в руках и ногах, ухудшается зрение, значительно снижаются память и интеллект, может быть спровоцирован инсульт.
Чтобы не доводить до осложнений и операций, Табаков Олег рекомендует проверенный способ… Читать полностью про способ >>
vsedavlenie.ru
причины и лекарства, что принять
Учащенным сердцебиением считается пульс свыше 90 ударов в минуту. Эта цифра может достигать и 200. В медицинской терминологии это называется тахикардией. Для определения, что принимать при учащенном сердцебиении, следует установить причину аритмии. Чаще всего подобная проблема встречается у пожилых людей.
Содержание статьи:
Причины и виды тахикардии
 Факторов, вызывающих патологию, может быть много. Она делится на два вида. Тахикардия представляет собой признак некоторых заболеваний, а физиологическая появляется по естественным причинам – из-за чрезмерных нагрузок или сильных эмоций. Если сердцебиение неритмичное, это бывает проявлением мерцательной аритмии, которая очень опасна для здоровья, и может привести к остановке сердца.
Факторов, вызывающих патологию, может быть много. Она делится на два вида. Тахикардия представляет собой признак некоторых заболеваний, а физиологическая появляется по естественным причинам – из-за чрезмерных нагрузок или сильных эмоций. Если сердцебиение неритмичное, это бывает проявлением мерцательной аритмии, которая очень опасна для здоровья, и может привести к остановке сердца.
| Виды тахикардии | Особенности |
|---|---|
| Синусовая | Возникает из-за большой нагрузки на сердце или на фоне его заболеваний. Обычно недуг проходит самостоятельно, а симптомы выражены неярко. Лечить временную тахикардию не нужно. |
| Пароксизмальная | Возникает внезапно, неожиданно прекращается. Эти приступы происходят из-за поражений сердца либо при его неправильном развитии. Во время терапии назначаются лекарства – бета-блокаторы, гликозиды и поддерживающие препараты. |
| Хроническая | Почему появляется такое учащенное сердцебиение? Оно возникает на фоне врожденных аномалий и заболеваний. Тут, кроме лечения, больной должен неукоснительно соблюдать режим дня, правильное питание, высыпаться. Ему каждый день нужно выполнять гимнастику, но только умеренную, без больших физических нагрузок. |
Что нужно принимать?
Если появилось такая проблема – часто человеку не хватает воздуха. Колотящееся сердце вызывает панику, страх.
Важно! Тахикардия может возникнуть на фоне чрезмерных физических нагрузок, употребления напитков, содержащих кофеин, избыточный вес, другие факторы.
 При появлении тахикардии человек должен ослабить стягивающую одежду, открыть доступ воздуха в помещение, под язык положить валидол и вызвать врача. Можно дать больному для успокоительного эффекта 40 капель пустырника или валерьяны. Цена их невелика, они есть в каждой домашней аптечке.
При появлении тахикардии человек должен ослабить стягивающую одежду, открыть доступ воздуха в помещение, под язык положить валидол и вызвать врача. Можно дать больному для успокоительного эффекта 40 капель пустырника или валерьяны. Цена их невелика, они есть в каждой домашней аптечке.
Если тахикардия появилась вследствие физических факторов, то лекарства от учащенного сердцебиения не потребуются. Пульсация придет в норму самостоятельно через несколько минут.
Принимать любые препараты без консультации с врачом нельзя. Все медикаменты имеют свои противопоказания. Например, блокаторы кальциевых и калиевых каналов не назначаются при наличии артериальной гипотензии, брадикардии и ряда других заболеваний. Не все препараты показаны при беременности, в период лактации.
Тахикардия во время беременности: особенности
Учащенное сердцебиение во время беременности появляется из-за большой нагрузки, которая возникает вследствие появления дополнительного кровообращения и возросшей потребности в повышенном количестве кислорода. На здоровье женщины тахикардия не влияет, но может отразиться негативно на плоде.
Если внезапно возникло учащенное сердцебиение, необходимо успокоиться и временно избегать любой, даже незначительной физической нагрузки. Если тахикардия сопровождается дополнительными негативными симптомами в виде головокружения, затруднения дыхания и других, нужно дать доступ воздуху в помещение, прилечь, принять успокоительное. Если условия соблюдены, но состояние не улучшается – необходимо вызвать «скорую помощь».
При отсутствии заболеваний сердца назначаются седативные растительные медикаменты. Одновременно могут быть выписаны средства, содержащие витаминно-минеральные комплексы, магний, калий. Без назначения врача во время беременности нельзя употреблять никакие лекарственные препараты.
 Что пить при учащенном сердцебиении беременным? Предпочтение отдается растительным лекарственным препаратам в виде валерианы, пустырника. Можно их добавлять в смесь с тысячелистником и плодами аниса. Также помогает настойка с мелиссой. Берется 100 г измельченной травы, заливается 250 мл кипятка.
Что пить при учащенном сердцебиении беременным? Предпочтение отдается растительным лекарственным препаратам в виде валерианы, пустырника. Можно их добавлять в смесь с тысячелистником и плодами аниса. Также помогает настойка с мелиссой. Берется 100 г измельченной травы, заливается 250 мл кипятка.
Принимать напиток нужно 4 раза в день, по 1 ч. л., разбавленной 100 мл. воды. Хорошо помогает при тахикардии настой с кориандром или календулы с валерианой. Можно заваривать травяной чай из душицы, шиповника, мелиссы. К травам лучше всего добавить дополнительно пустырник.
Частое сердцебиение у детей
У детей до года давление слегка повышено и нормальный показатель – 130-160 ударов в минуту. До 2-летнего возраста частый пульс считается нормой при значениях от 120 до 150 уд/мин. В 15-летнем возрасте пульс ребенка должен быть в пределах от 70 до 80 уд/мин. Учащенное сердцебиение у детей – это нормальная реакция быстро растущего организма. Сосуды еще пока небольшие, а потребность в кровоснабжении высока, поэтому учащается сердцебиение. Однако оно может иметь другие причины:
- стрессы;
- нарушения в работе эндокринной системы;
- неправильное развитие сердечно-сосудистой системы;
- чрезмерные домашние физические нагрузки;
- побочное действие лекарственных препаратов;
- осложнения после заболеваний.
Какими методами можно снизить сильное сердцебиение?
Не всегда при тахикардии необходимо лечение. Если патология вызвана физиологическими причинами или нервными расстройствами, достаточно постараться успокоиться, выпить таблетки от частого сердцебиения (например, «Бисопролол», «Верапамил»).
Список лекарств не ограничивается только данными препаратами. В экстренных случаях нужно выпить стакан воды, пустырника или валерьянки. Людям, страдающим приступами тахикардии, необходимо отказаться от крепкого чая и кофе, вредных привычек (спиртного и курения). Нужно снизить умственные и физические нагрузки, ежедневно прогуливаться на свежем воздухе.
Важно следить за собственным весом, не допускать ожирения и полноценно высыпаться. Пища следует готовить с пониженным содержанием соли. Рацион должен быть богат минералами, витаминами. Для снижения сильного сердцебиения помогают травяные чаи из мелиссы, календулы и шиповника. В них нужно дополнительно добавлять по несколько капель валерьяны или пустырника (за один прием).
 Что делать при внезапном приступе? Наиболее популярные лекарства при учащенном пульсе – валокордин или корвалол. В экстренных случаях:
Что делать при внезапном приступе? Наиболее популярные лекарства при учащенном пульсе – валокордин или корвалол. В экстренных случаях:
- В помещении нужно открыть форточки или окна, чтобы обеспечить доступ свежего воздуха.
- Избавить больного от удушливых атрибутов одежды (туго затянутого галстука или ворота рубашки).
- Человека необходимо положить или посадить на низкую кушетку.
- Приложить к лицу полотенце, смоченное в холодной воде.
- Под язык больного положить таблетку «Анаприла» или дать выпить одну «Эгилока», «Коронала» либо «Конкора». Однако их можно давать только в случае, если больной ранее успешно принимал эти средства. При пониженном АД они противопоказаны. Названия препаратов могут быть и другими.
Лечение тахикардии
Все лекарства при учащенном сердцебиении должен прописывать только кардиолог, после проведения ЭКГ и установления причин тахикардии. При назначении лечения учитываются возраст, сопутствующие заболевания и другие факторы. При учащенном сердцебиении  назначаются препараты, которые делятся на две группы:
назначаются препараты, которые делятся на две группы:
- Успокоительные нужны для снижения повышенного сердцебиения. Препараты можно принимать и без назначения врача. Обычно прописываются таблетки и настойки от учащенного сердцебиения – «Диазепам», «Ново-Пассит» и валерьяна.
- Антиаритмические средства нормализуют сердечную деятельность и тоже помогают снизить частоту пульса. Такие препараты можно принимать только с назначения врача. В основном выписываются «Верапамил», «Флекаинид», «Аденозин».
Другие препараты от учащенного сердцебиения:
- сердечные гликозиды;
- антиоксиданты входят в основу лечения;
- седативные препараты относятся к успокаивающим средствам, состоят в основном из лекарственных растений;
- бета-блокаторы снижают повышенный уровень гормонов, которые способствуют появлению стрессового состояния.
Однако самостоятельно, без назначения врача, принимать любые лекарства от учащенного сердцебиения (в том числе и по народным рецептам) нельзя, так как все они имеют свои побочные эффекты и противопоказания. Даже, казалось бы, целебные травы могут вызвать индивидуальную непереносимость организма.
mirkardio.ru
Высокий пульс: какие болезни сердца возможны?
При развитии тахикардии пульс может ускоряться свыше ста ударов за минуту. Чтобы формировался такой частый пульс, сердце должно работать с нагрузкой, из-за чего эффективность перекачивания крови внутри сосудов снижается.
Далеко не всегда тахикардия является опасным явлением — она может формироваться как закономерная реакция на фоне страха или стрессов, физической активности. Это необходимо организму, чтобы за счет ускорения кровотока обеспечить потребности активно работающих тканей в кислороде. После устранения раздражающего фактора в такой ситуации пульс приходит с норму. Если тахикардия возникает в покое и подобные эпизоды стали частыми, сопровождаются недомоганиями и болезненностью в сердце — в этом случае важно обращение к врачу. При выраженном недомогании и острой боли в сердце — нужно вызывать скорую помощь.
Какие болезни и патологии изменяют пульс?

Есть ситуации, при которых изменение пульса является симптомом достаточно серьезных патологий, причем не только сердечно-сосудистой системы, но и других органов и тканей. Тогда необходимо обследование и лечение, которое нормализует давление и частоту пульса. Нередко причиной изменений давления с пульсом становятся патологии самого сердца и крупных сосудов — это ишемическая болезнь, выраженная гипертензия и атеросклеротические изменения артерий. Могут существенно влиять на сердечный ритм и пульс болезни щитовидной железы. Это связано с тем, что тиреоидные гормоны регулируют интенсивность основного обмена. Так, гипертиреоз может приводить к выраженной тахикардии и серьезным аритмиям.
Инфекционные болезни, сопровождающиеся интоксикацией и лихорадкой, также вызывают учащение сокращений сердца. Может влиять да пульс и давление прием алкоголя и курение, стрессы и анемия. Изменяют частоту пульса некоторые медикаменты или дефицит витаминов, минералов, обезвоживание.
Учащение пульса, аритмия: что делать?
При учащении пульса важно успокоиться, прилечь, попить воды, а затем измерить пульс спустя 20-30 минут. Если состояние не улучшается, возникает ощущение перебоев в сердце (аритмия), либо формируется боль в области живота либо груди, головокружения, мелькание мушек с нарушением ориентации в пространстве или дурнота — нужно вызвать скорую помощь. До того, как приедут врачи, не стоит кушать и принимать медикаменты, можно только пить воду.
Нередко аритмия провоцируется волнением или стрессом, тогда необходим прием седативных препаратов, отдых, свежий воздух и сон. Если же на фоне волнений, переживаний или нагрузки ощущается сердцебиение, тошнота и недомогание, стоит вызвать врачей. До приезда медиков нужно присесть, глубоко и ровно дышать. На фоне высокого пульса и нарушения самочувствия можно сделать глубокий вдох, и натужившись на выдохе, покашлять.
Если дома есть тонометр, важно измерить давление, зачастую регистрируется его повышение. Если причина в этом, нужно принять привычные препараты или те, что рекомендованы врачом для снижения давления в условиях его колебаний. Если же подобный приступ возник впервые, стоит дождаться врачей.
medaboutme.ru
Что делать при внезапном сильном сердцебиении? | Здоровая жизнь | Здоровье
Впрочем, это не удивительно. У нас артериальное давление мерить только недавно научились. И то — не все. Многие начинают связывать своё «ненормальное» состояние с повышением давления, только когда врач заметит.
Пора ситуацию менять, потому что тахикардия — это очень серьёзно. Если сердце начинает биться слишком быстро, оно не успевает наполниться кровью, полноценный выброс крови не получается, в результате наступает кислородное голодание в клетках организма, и самого сердца в том числе. О последствиях догадаться нетрудно.
Если тахикардия случается часто и на протяжении длительного времени, происходят патологические изменения в сердце — у него нарушается сократимость, а сам орган увеличивается в размерах. Поэтому при частых случаях тахикардии нужно бегом бежать к кардиологу. Лечить патологическую тахикардию — это его прерогатива.
Однако и в обычной повседневной жизни у каждого человека может временно учащаться сердцебиение.
Причины физиологической тахикардии самые разнообразные:
1. Физическая нагрузка. Любая: физический труд, спорт и даже гимнастика, напряжение (в том числе при дефекации, громком крике во время скандалов, подъёме тяжестей и т. д.).
2. Эмоциональное переживание. Опять-таки любое: горе, страх, радость, ненависть, раздражение…
3. Вредная окружающая среда. И снова любое: загрязнённый воздух, нехватка кислорода (в душном помещении или на высоте), приземный озон после грозы…
4. Повышение температуры тела. На этот пункт обратите особое внимание. Вспомните про озноб и ломку во время простуды. Не исключено, что «трясёт» именно по причине возникшей тахикардии, ведь при повышении температуры тела на 1 градус сердцебиение увеличивается на 10 ударов! И тогда достаточно будет уменьшить частоту ударов сердца, чтобы наступило облегчение.
5. Обжорство. При переедании довольно часто бывает тахикардия.
6. Аллергия. Об этом аллергики со стажем должны знать.
7. Приливы при климаксе. Каждая женщина обязана это иметь в виду!
8. Употребление энергетических напитков. Впрочем, пульс может увеличиваться и при частом употреблении крепкого кофе или чая.
Что делать при физиологической тахикардии?
Первое и главное — обеспечить себе абсолютный покой! Одновременно можно положить валидол под язык — хороший отвлекающий манёвр. В норме через 2–5 минут пульс должен восстановиться самостоятельно. Если сердцебиение снижаться не будет, а пульс превышает предельно допустимые параметры — нужно срочно вызывать врача.
Допустимые параметры вычисляются так: от 220 отнять ваш возраст. Например, если вам 50 лет, то, отняв эти годы от 220, получим результат — 170. Это значит, что ваш пульс во время нагрузки не должен превышать 170 ударов в минуту.
Пока едет врач, можно самому попытаться облегчить своё состояние и снизить повышенное сердцебиение:
1. Расстегнуть воротник, обеспечить достаточный приток свежего воздуха.
2. Выпить «Корвалол», «Валокордин», настойку пустырника, валерианы.
3. Умыться ледяной водой, положить на лоб холодный компресс.
4. Закрыть глаза, сильно надавить на глазные яблоки в течение 10 секунд, повторить несколько раз.
5. Глубоко вдохнуть, задержать дыхание и потужиться, как в туалете. Делать это в течение 3–5 минут.
6. Попытаться сильно покашлять.
Все остальные манипуляции находятся только в ведении врача. Дождитесь его, и он решит, что делать дальше.
От испуга можно умереть. Подробности узнай на сайте «Прививка Татьяны Рессиной» >>
aif.ru

 Взять по 100 грамм плодов аниса в измельченном состоянии, и столько же тысячелистника, 200 грамм сухой травы пустырника и 200 грамм корня валерианы. Тщательно смешать сырье. Брать по 1 столовой ложке получившегося сбора, всыпать в емкость, лучше термос и залить 300 граммами крутого кипятка. Настоять около часа, сцедить и пить по 1/3 стакана трижды за день. Курс терапии составляет месяц.
Взять по 100 грамм плодов аниса в измельченном состоянии, и столько же тысячелистника, 200 грамм сухой травы пустырника и 200 грамм корня валерианы. Тщательно смешать сырье. Брать по 1 столовой ложке получившегося сбора, всыпать в емкость, лучше термос и залить 300 граммами крутого кипятка. Настоять около часа, сцедить и пить по 1/3 стакана трижды за день. Курс терапии составляет месяц.










































 Ленивый «Наполеон» или торт без выпечки
Ленивый «Наполеон» или торт без выпечки







 При недостаточном увлажнении кожа быстро теряет тонус, силы и свежесть, снижается синтез естественных гиалуроновой кислоты и коллагена, ускоряется процесс старения клеток.
При недостаточном увлажнении кожа быстро теряет тонус, силы и свежесть, снижается синтез естественных гиалуроновой кислоты и коллагена, ускоряется процесс старения клеток.






 Обладает насыщенной и обволакивающей текстурой, мгновенно успокаивает кожу, делая ее мягкой и нежной, защищает от сухости и шелушения.
Обладает насыщенной и обволакивающей текстурой, мгновенно успокаивает кожу, делая ее мягкой и нежной, защищает от сухости и шелушения.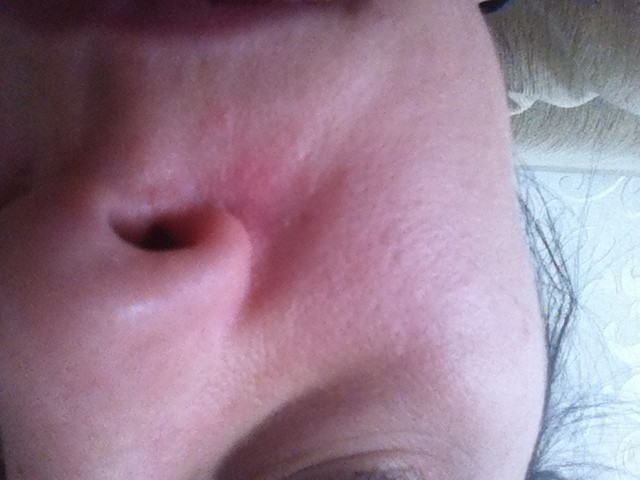
 Специалист наносит на эпидермис активное вещество на основе той или иной кислоты (молочной, гликолевой, винной), которое вызывает небольшой ожог и убивает клетки эпидермиса. Повреждённая кожа слезает буквально слоями. После того как шелушение завершается (в зависимости от концентрации кислоты на это может уйти от 3 до 14 дней), лицо становится более гладким и приобретает ровный цвет.
Специалист наносит на эпидермис активное вещество на основе той или иной кислоты (молочной, гликолевой, винной), которое вызывает небольшой ожог и убивает клетки эпидермиса. Повреждённая кожа слезает буквально слоями. После того как шелушение завершается (в зависимости от концентрации кислоты на это может уйти от 3 до 14 дней), лицо становится более гладким и приобретает ровный цвет.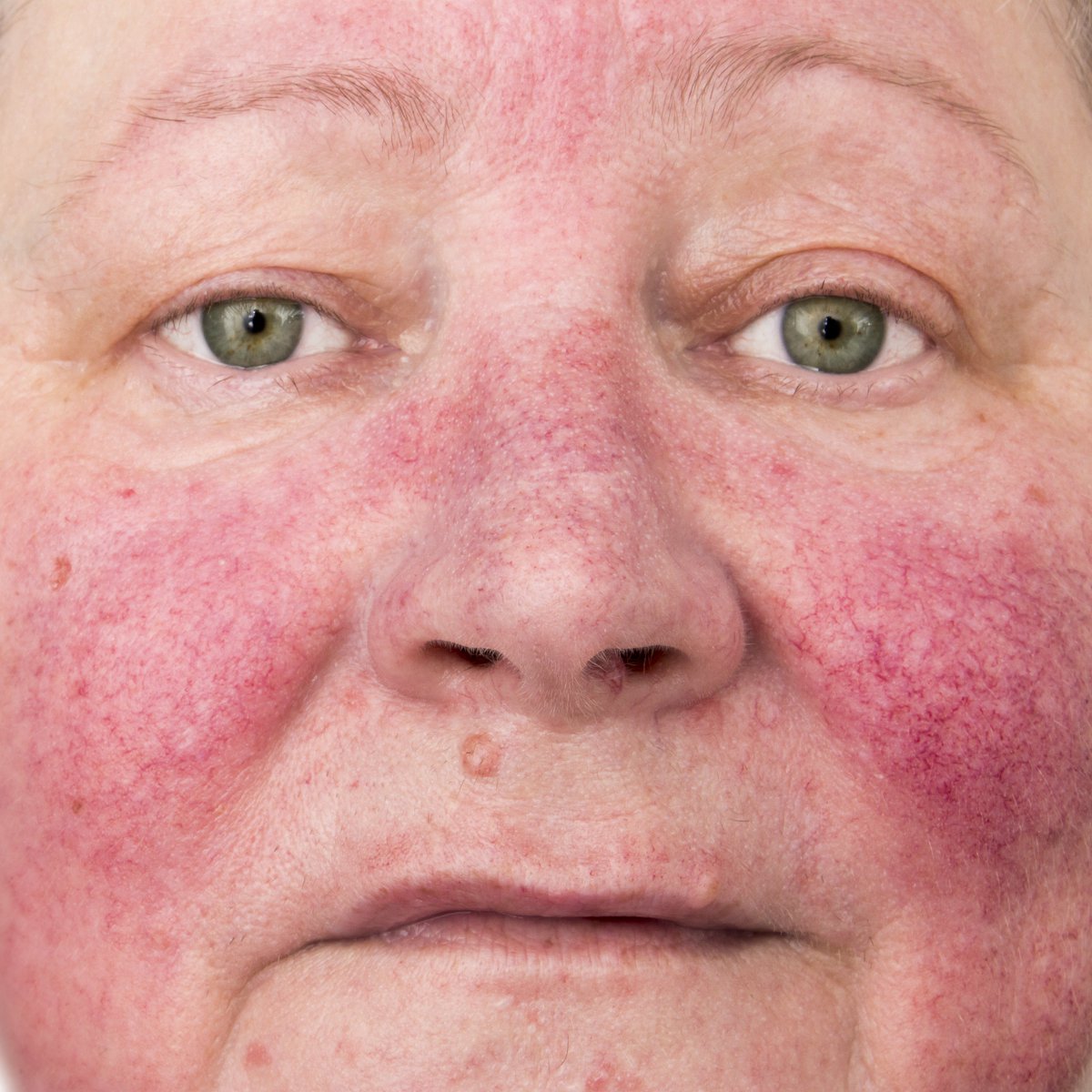
 На ночь используйте увлажняющий крем.
На ночь используйте увлажняющий крем.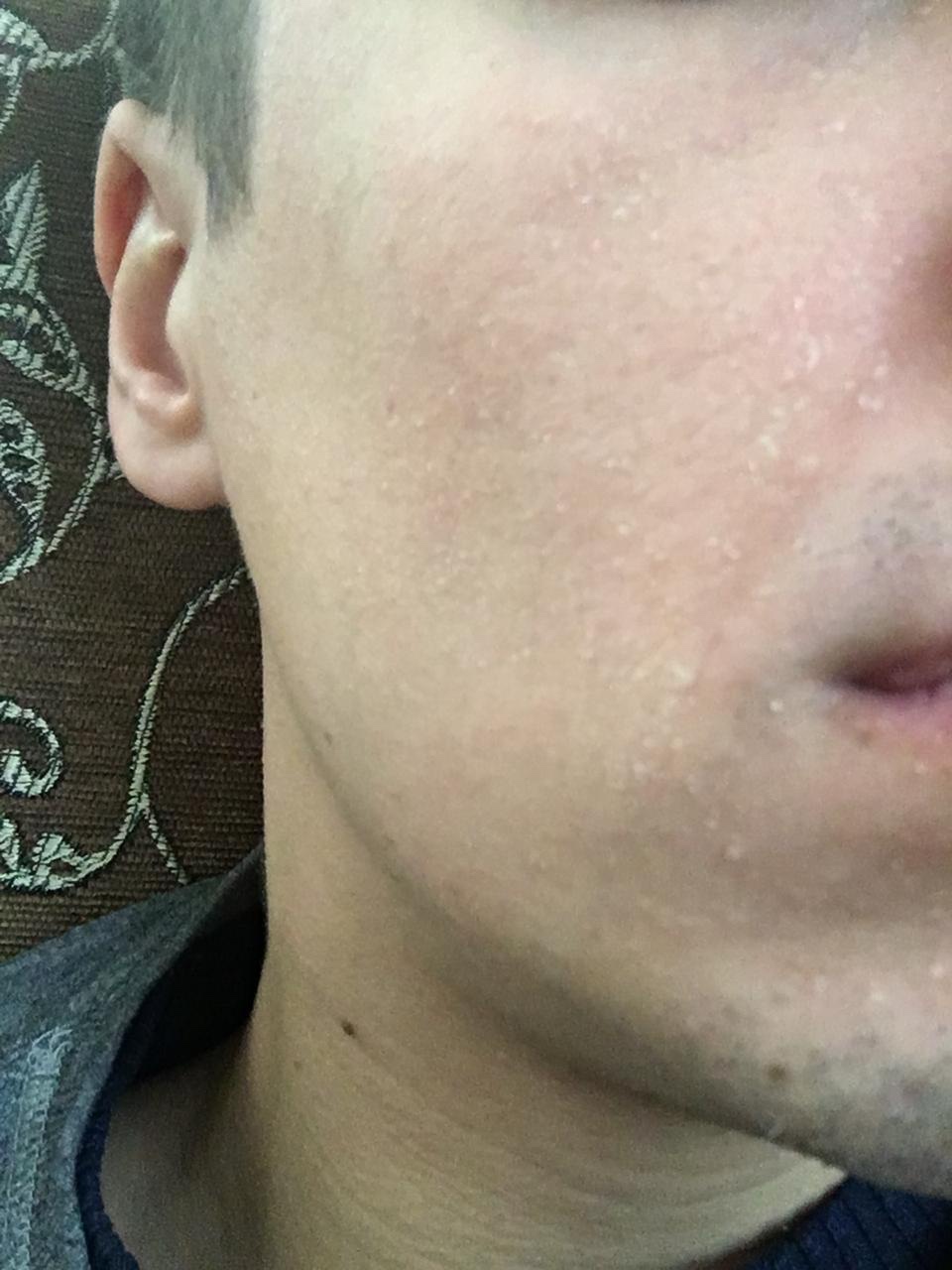
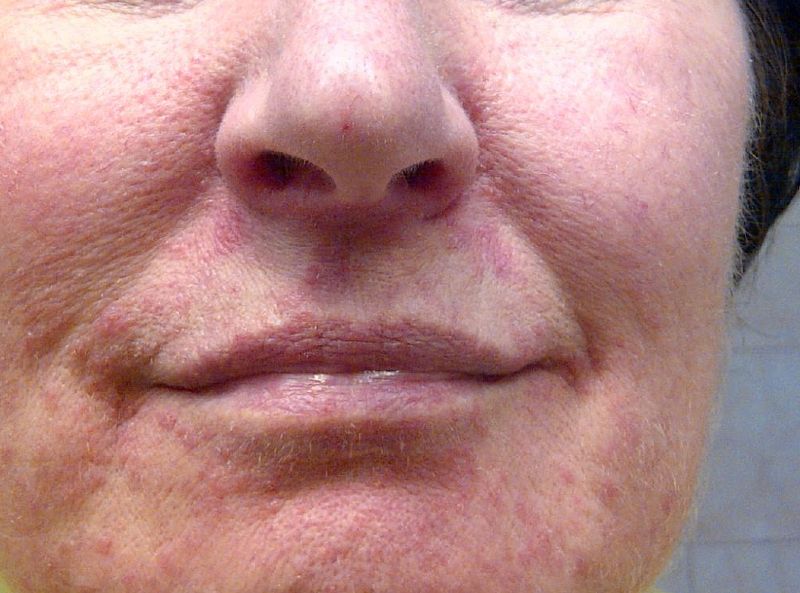 А отслаивание чешуек эпидермиса вызывает жжение и зуд. Покраснения и шелушения кожи на лице вызывается многими факторами: и внешними, и внутренними.
А отслаивание чешуек эпидермиса вызывает жжение и зуд. Покраснения и шелушения кожи на лице вызывается многими факторами: и внешними, и внутренними. После проведения анализов, они назначат подходящие именно вам лечение. А в остальных случаях помогут питательные маски и лосьоны.
После проведения анализов, они назначат подходящие именно вам лечение. А в остальных случаях помогут питательные маски и лосьоны.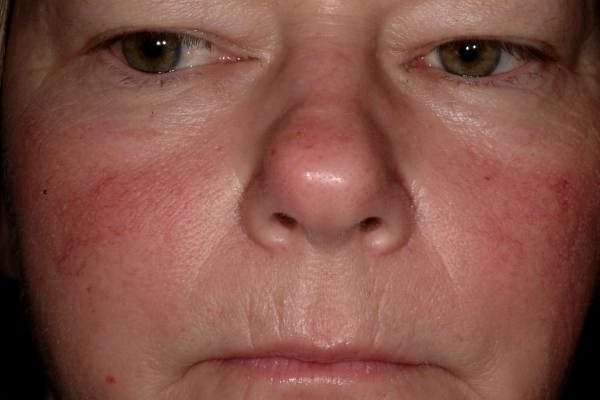 ст.л.
ст.л. л.
л.
 Там не должен содержаться спирт как активный компонент. Он может стать причиной сильного зуда от пересыхания эпидермиса.
Там не должен содержаться спирт как активный компонент. Он может стать причиной сильного зуда от пересыхания эпидермиса.
 Ведь без влаги она не способна эффективно работать, полноценно производить коллаген и эластин. А это значит, что эпидермис становится беззащитным перед внешними и внутренними агрессивными факторами».
Ведь без влаги она не способна эффективно работать, полноценно производить коллаген и эластин. А это значит, что эпидермис становится беззащитным перед внешними и внутренними агрессивными факторами». Во избежание шелушения за 20–30 минут до выхода на улицу нанесите защитный крем, а также бальзам для губ.
Во избежание шелушения за 20–30 минут до выхода на улицу нанесите защитный крем, а также бальзам для губ.
 Это относится к дефициту витаминов А, группы В, D, Е, F (полиненасыщенных жирных кислот), PP.
Это относится к дефициту витаминов А, группы В, D, Е, F (полиненасыщенных жирных кислот), PP.


 Стоит попробовать тем, чья кожа страдает от сильной сухости.
Стоит попробовать тем, чья кожа страдает от сильной сухости.
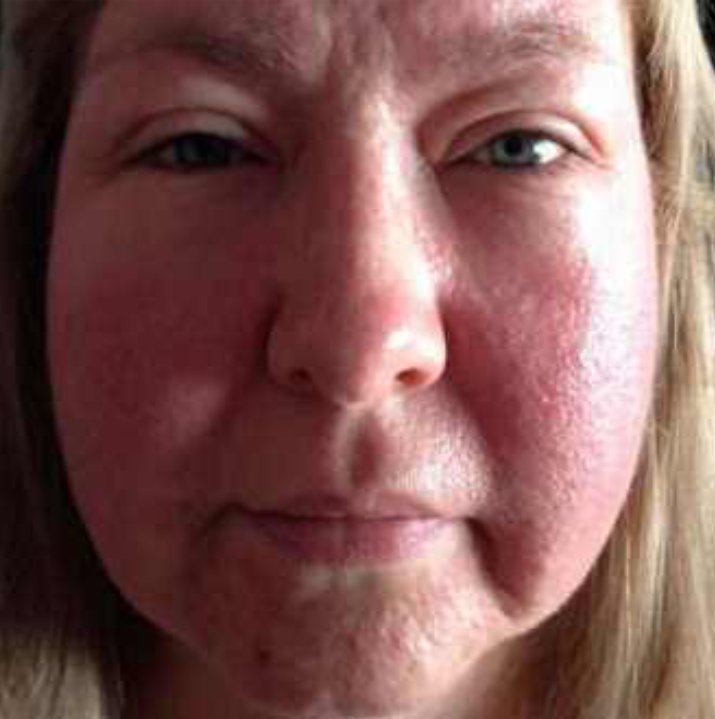
 Она обычно встречается у женщин и быстрее развивается у смуглых людей. Частое пребывание на солнце также способствует ее росту.
Она обычно встречается у женщин и быстрее развивается у смуглых людей. Частое пребывание на солнце также способствует ее росту.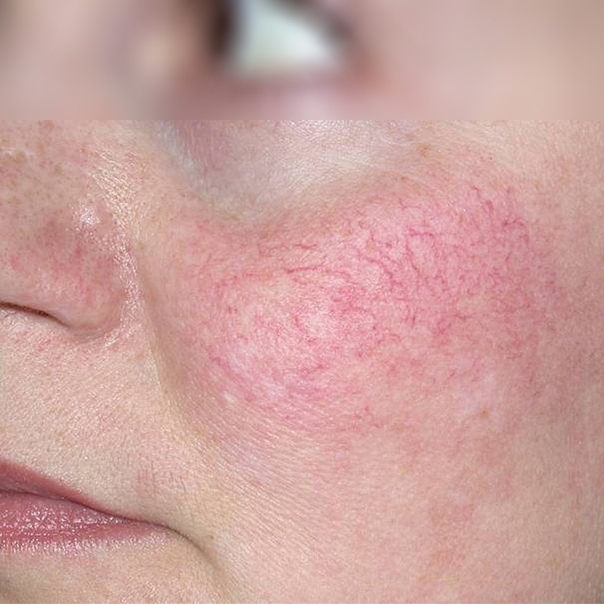 Но это еще не все: недостаток сна и жирная пища также могут привести к изменению цвета или прыщам.
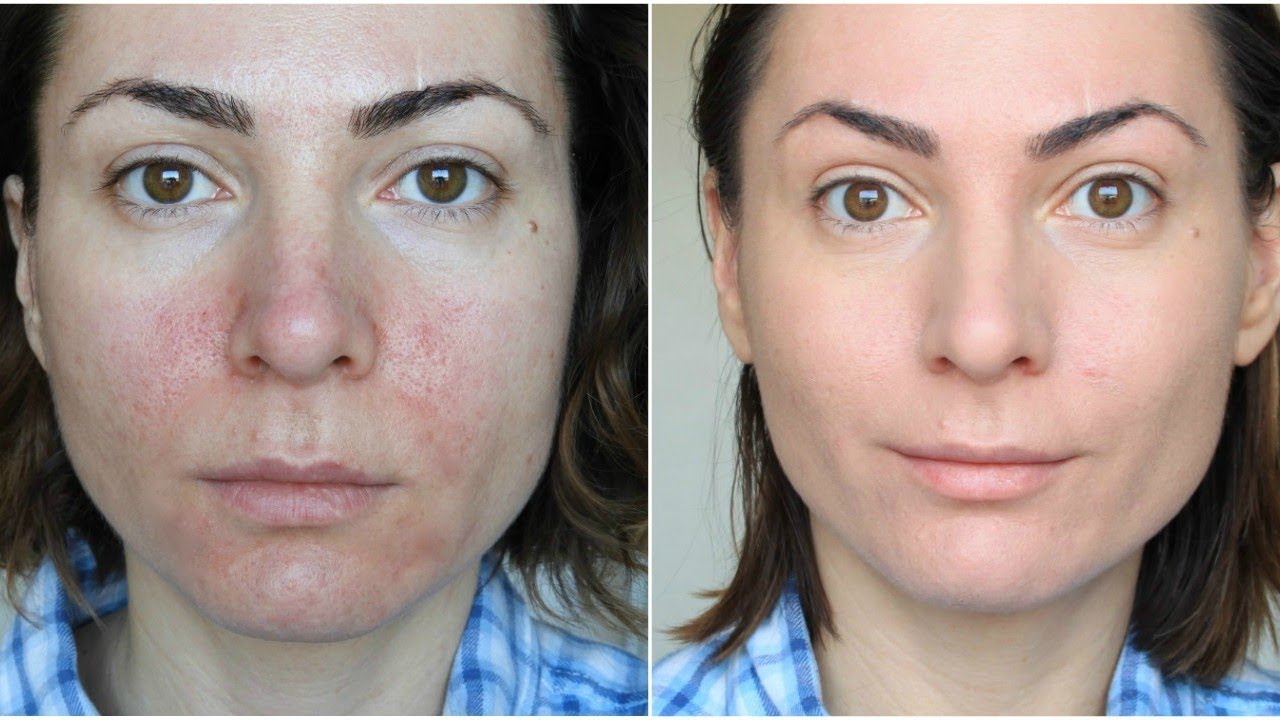
Но это еще не все: недостаток сна и жирная пища также могут привести к изменению цвета или прыщам. Иногда сухость кожи является следствием негативного влияния внешних раздражителей или возникнувших внутренних патологий, что требует незамедлительного медицинского вмешательства и устранения главной первопричины.
Иногда сухость кожи является следствием негативного влияния внешних раздражителей или возникнувших внутренних патологий, что требует незамедлительного медицинского вмешательства и устранения главной первопричины.
 Частое использование скрабов нарушает защитную структуру эпидермиса, вследствие чего кожа становится шероховатой и обезвоженной.
Частое использование скрабов нарушает защитную структуру эпидермиса, вследствие чего кожа становится шероховатой и обезвоженной.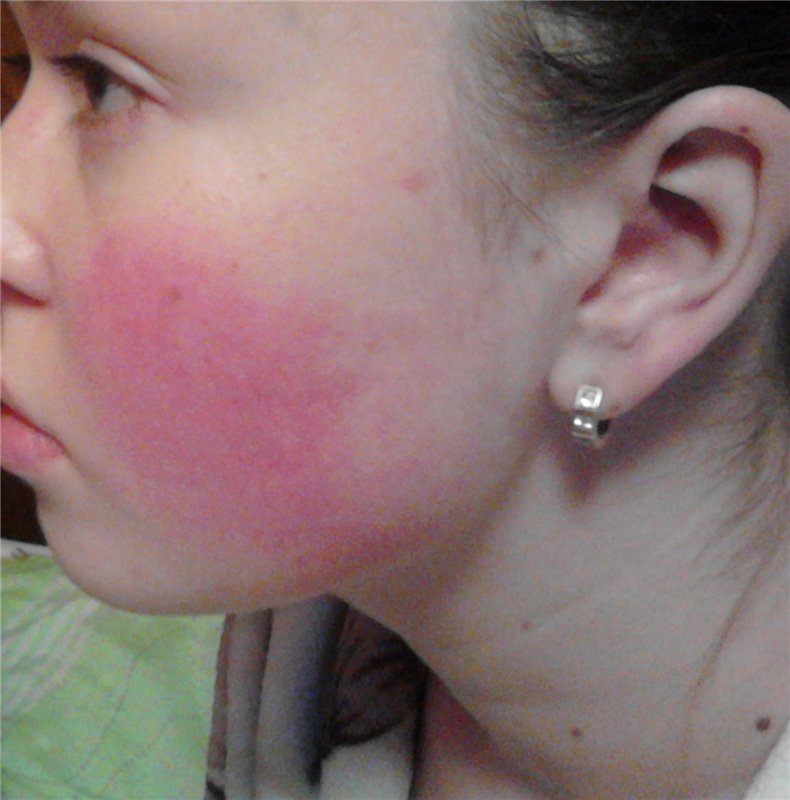


 Для приготовления такой домашней маски необходимо перетереть овсяные хлопья до образования муки, добавить масло чайного дерева и три капсулы витамина Е. Наносить лучше всего после принятия ванны или душа, когда кожа более разгоряченная. Смывать после полного застывания.
Для приготовления такой домашней маски необходимо перетереть овсяные хлопья до образования муки, добавить масло чайного дерева и три капсулы витамина Е. Наносить лучше всего после принятия ванны или душа, когда кожа более разгоряченная. Смывать после полного застывания. Все компоненты взять по одной столовой ложке, перемешать и протирать полученной смесью лицо. Затем нужно умываться теплой водой. После такого очищения полезно нанести увлажняющий крем.
Все компоненты взять по одной столовой ложке, перемешать и протирать полученной смесью лицо. Затем нужно умываться теплой водой. После такого очищения полезно нанести увлажняющий крем.
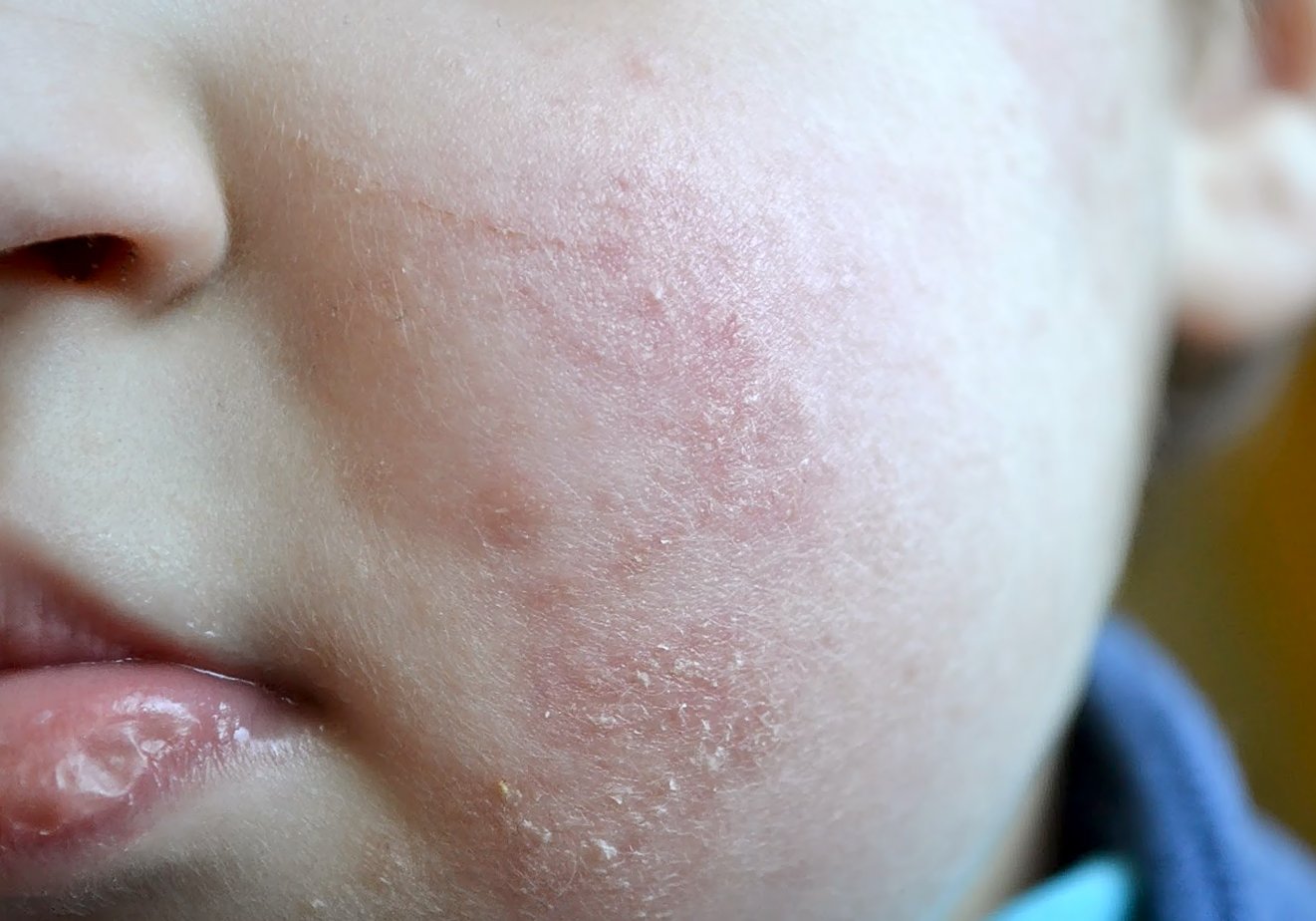
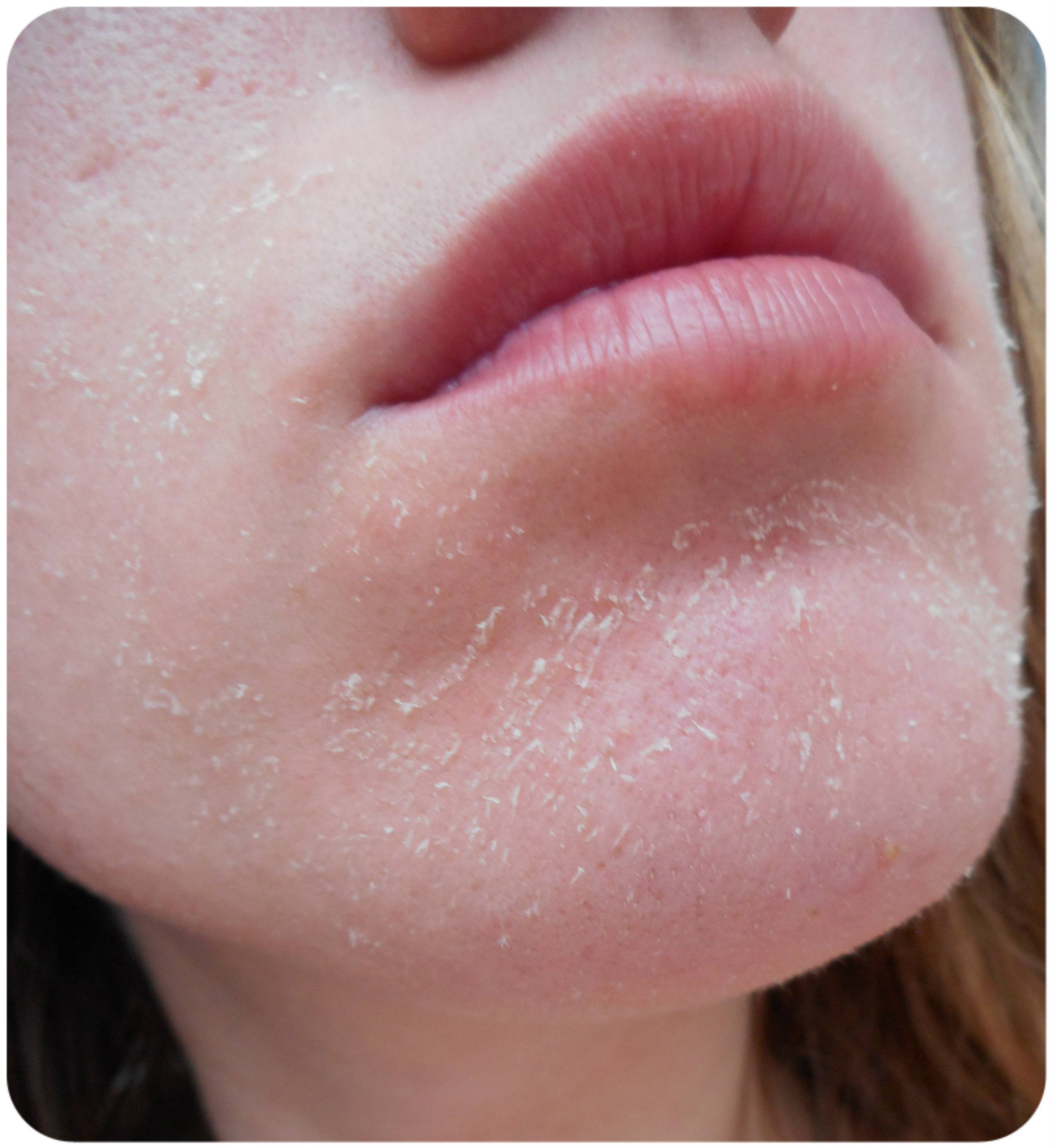
 Холодный воздух, горячий душ и колебания влажности могут вызвать шелушение кожи, особенно зимой. Кожа, которая отслаивается на большей части тела, называется эксфолиативным дерматитом.
Холодный воздух, горячий душ и колебания влажности могут вызвать шелушение кожи, особенно зимой. Кожа, которая отслаивается на большей части тела, называется эксфолиативным дерматитом.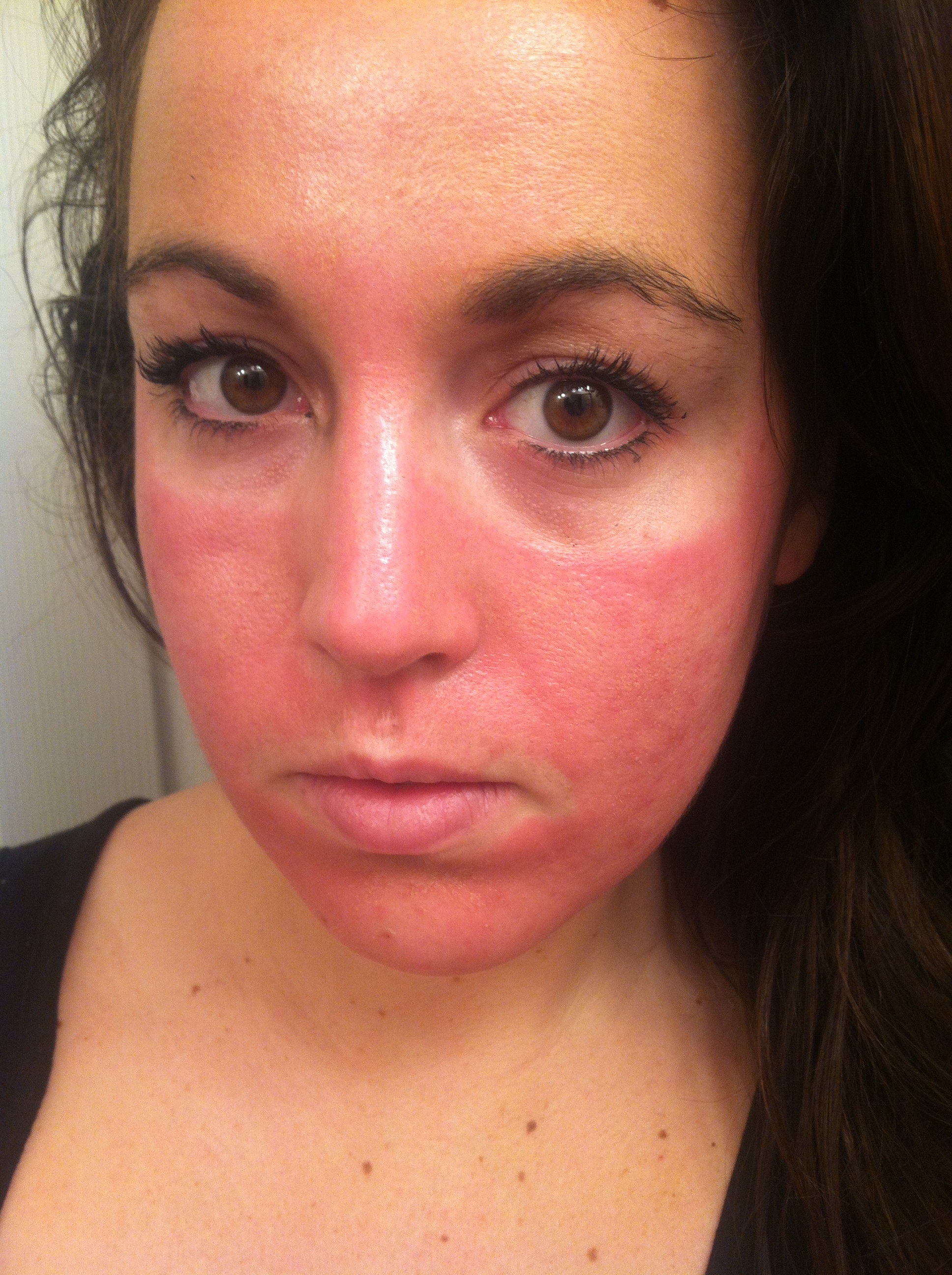 Косметика также может высушить кожу и усугубить шелушение.
Косметика также может высушить кожу и усугубить шелушение. Если ваша кожа шелушится, не используйте очищающие средства с альфа-гидроксикислотами, спиртом или духами. Попробуйте использовать теплую воду и мягкую мочалку или рукавицу для душа, чтобы аккуратно потереть кожу лица и ослабить шелушение. Никогда не очищайте кожу, особенно мокрую.
Если ваша кожа шелушится, не используйте очищающие средства с альфа-гидроксикислотами, спиртом или духами. Попробуйте использовать теплую воду и мягкую мочалку или рукавицу для душа, чтобы аккуратно потереть кожу лица и ослабить шелушение. Никогда не очищайте кожу, особенно мокрую.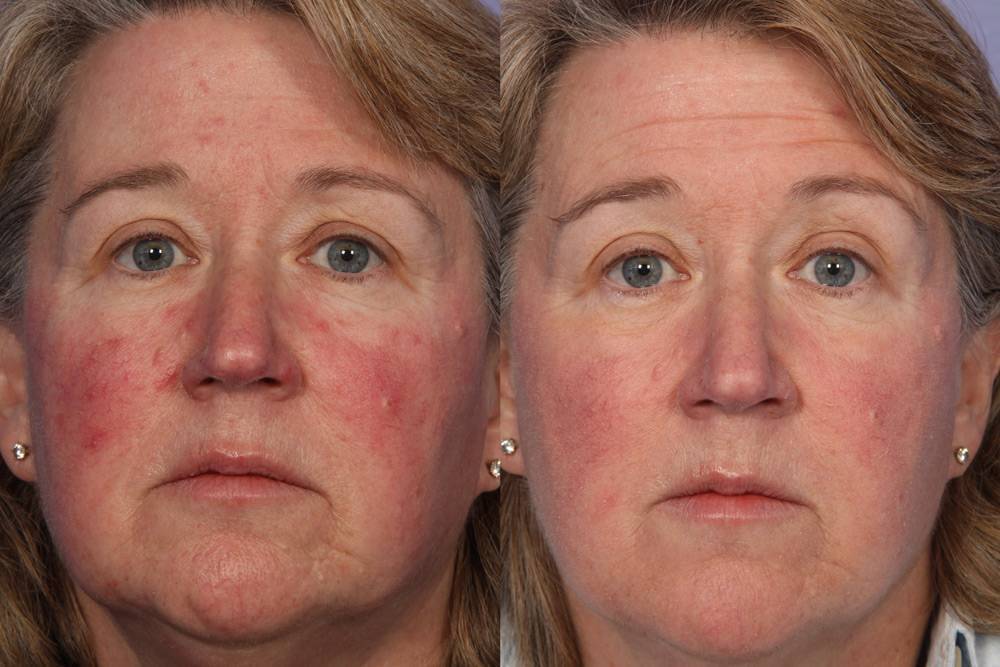 Выявив другие симптомы, вы сможете сузить круг причин, вызывающих ваши симптомы.
Выявив другие симптомы, вы сможете сузить круг причин, вызывающих ваши симптомы.
 В течение недели шелушение кожи должно рассосаться само.
В течение недели шелушение кожи должно рассосаться само.




 Следует избегать использования антибактериального мыла, дезодорирующего мыла и средств по уходу за кожей, содержащих спирт, особенно на лице.
Следует избегать использования антибактериального мыла, дезодорирующего мыла и средств по уходу за кожей, содержащих спирт, особенно на лице. Никогда не очищайте кожу, особенно мокрую.
Никогда не очищайте кожу, особенно мокрую.

 Если у вас еще нет дерматолога, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.
Если у вас еще нет дерматолога, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.

 К лечению шелушения кожи лица относятся:
К лечению шелушения кожи лица относятся:


 Но проявить терпение, пока вы ждете, пока кожа перестанет шелушиться, может быть сложно.Продолжайте читать, чтобы узнать, что рекомендуют дерматологи для избавления от шелушения кожи лица.
Но проявить терпение, пока вы ждете, пока кожа перестанет шелушиться, может быть сложно.Продолжайте читать, чтобы узнать, что рекомендуют дерматологи для избавления от шелушения кожи лица. Следует избегать использования антибактериального мыла, дезодорирующего мыла и средств по уходу за кожей, содержащих спирт, особенно на лице.
Следует избегать использования антибактериального мыла, дезодорирующего мыла и средств по уходу за кожей, содержащих спирт, особенно на лице. Никогда не очищайте кожу, особенно мокрую.
Никогда не очищайте кожу, особенно мокрую.


 Если у вас еще нет дерматолога, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.
Если у вас еще нет дерматолога, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare. Крем с гидрокортизоном, отпускаемый без рецепта, может помочь от покраснения и зуда кожи. Наносите один или два раза в день в течение нескольких недель. Если это не поможет, вам может потребоваться более сильный стероид по рецепту.Однако используйте его только на короткое время, потому что он может истончить кожу.
Крем с гидрокортизоном, отпускаемый без рецепта, может помочь от покраснения и зуда кожи. Наносите один или два раза в день в течение нескольких недель. Если это не поможет, вам может потребоваться более сильный стероид по рецепту.Однако используйте его только на короткое время, потому что он может истончить кожу.


 Более прохладный душ также может помочь охладить кожу и уменьшить боль от солнечных ожогов.
Более прохладный душ также может помочь охладить кожу и уменьшить боль от солнечных ожогов.
 Обычно это мази для местного применения, но некоторые доступны в виде таблеток.
Обычно это мази для местного применения, но некоторые доступны в виде таблеток.

 Другие симптомы включают:
Другие симптомы включают:






 Я плохо отношусь к антибиотикам, особенно когда их выписывают от любого чиха и сами себе, но ситуации бывают разные.
Я плохо отношусь к антибиотикам, особенно когда их выписывают от любого чиха и сами себе, но ситуации бывают разные.

 Пробиотики Florastor являются одними из лучших при лечении антибиотикамиtor первую очередь. Во-первых, это дрожжи, а не бактерии. Это означает, что они не погибают от действия антибиотиков и могут выжить в период всего курса приема любых из них. Во-вторых, среди наиболее изученных пробиотических штаммов, было обнаружено, что этот вид дрожжей воздействует особым образом и дает несравнимые преимущества перед другими в предотвращении антибиотик-ассоциированной диареи и защиты от страшной C. Diffinfection. Для моих пациентов, страдавших синдромом избыточного бактериального роста тонкого кишечника, я обычно рекомендую только Florastor. Это связано с тем, что эти дрожжи не могут чрезмерно размножаться в тонкой кишке, в отличие от бактерий, которые могут это делать у людей с особой чувствительностью. Кроме того, они не способны к брожению и, следовательно, могут лучше переносится людьми с чувствительностью.
Пробиотики Florastor являются одними из лучших при лечении антибиотикамиtor первую очередь. Во-первых, это дрожжи, а не бактерии. Это означает, что они не погибают от действия антибиотиков и могут выжить в период всего курса приема любых из них. Во-вторых, среди наиболее изученных пробиотических штаммов, было обнаружено, что этот вид дрожжей воздействует особым образом и дает несравнимые преимущества перед другими в предотвращении антибиотик-ассоциированной диареи и защиты от страшной C. Diffinfection. Для моих пациентов, страдавших синдромом избыточного бактериального роста тонкого кишечника, я обычно рекомендую только Florastor. Это связано с тем, что эти дрожжи не могут чрезмерно размножаться в тонкой кишке, в отличие от бактерий, которые могут это делать у людей с особой чувствительностью. Кроме того, они не способны к брожению и, следовательно, могут лучше переносится людьми с чувствительностью. Пробиотики Culturelle эффективно предотвращают антибиотик-ассоциированную диарею и очень нравятся детямЯ была очень рада, когда узнала, что GG имеет такую хорошую репутацию, когда речь идет о предотвращении антибиотик-ассоциированной диареи как у взрослых, так и у детей. Дети особенно любят эти пробиотики за то, что они имеют жевательную форму. Для лучшего эффекта, вы можете принимать коктейли Florastor и Culturelle одновременно. Нет никакой причины того, почему вам не следует принимать больше, чем один штамм пробиотика, ведь польза для здоровья от их применения действительно высока.
Пробиотики Culturelle эффективно предотвращают антибиотик-ассоциированную диарею и очень нравятся детямЯ была очень рада, когда узнала, что GG имеет такую хорошую репутацию, когда речь идет о предотвращении антибиотик-ассоциированной диареи как у взрослых, так и у детей. Дети особенно любят эти пробиотики за то, что они имеют жевательную форму. Для лучшего эффекта, вы можете принимать коктейли Florastor и Culturelle одновременно. Нет никакой причины того, почему вам не следует принимать больше, чем один штамм пробиотика, ведь польза для здоровья от их применения действительно высока. На фото — блюдо корейской кухни Кимчхи (Кимчи)
На фото — блюдо корейской кухни Кимчхи (Кимчи)











 На фото — блюдо корейской кухни Кимчхи (Кимчи)
На фото — блюдо корейской кухни Кимчхи (Кимчи)



 Головная боль, особенно пульсирующая, и ощущение тошноты — могут свидетельствовать о повышении артериального давления.
Головная боль, особенно пульсирующая, и ощущение тошноты — могут свидетельствовать о повышении артериального давления.


























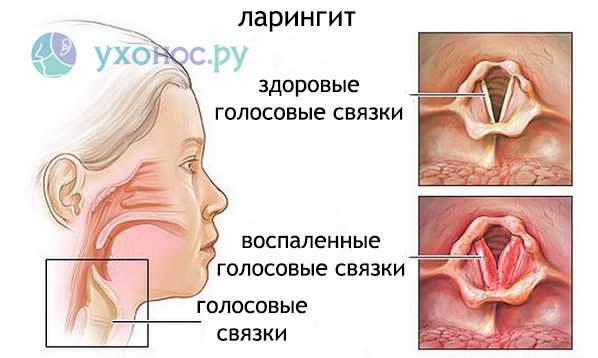
 Заболевание имеет ряд признаков, но их проявление зависит от тяжести и распространения болезни. Иногда наблюдается сразу несколько симптомов, однако в некоторых случаях один из них может преобладать над остальными и вызывать сильный дискомфорт. Чаще всего фарингит имеет такие проявления:
Заболевание имеет ряд признаков, но их проявление зависит от тяжести и распространения болезни. Иногда наблюдается сразу несколько симптомов, однако в некоторых случаях один из них может преобладать над остальными и вызывать сильный дискомфорт. Чаще всего фарингит имеет такие проявления:

 Вне состояния обострения болезни человек может принимать процедуры точечного массажа.
Вне состояния обострения болезни человек может принимать процедуры точечного массажа. Самостоятельно приготовленная прополисная настойка может использоваться больным для полоскания горла.
Самостоятельно приготовленная прополисная настойка может использоваться больным для полоскания горла.


 Что же делать в этом случае? Нужно ли лечить высокое давление и низкий пульс или же не стоит?
Что же делать в этом случае? Нужно ли лечить высокое давление и низкий пульс или же не стоит?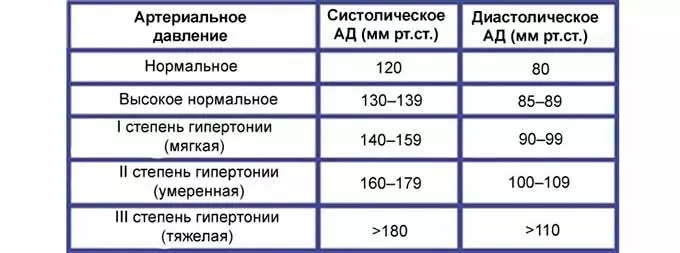 Такое состояние является закономерным для каждого здорового человека.
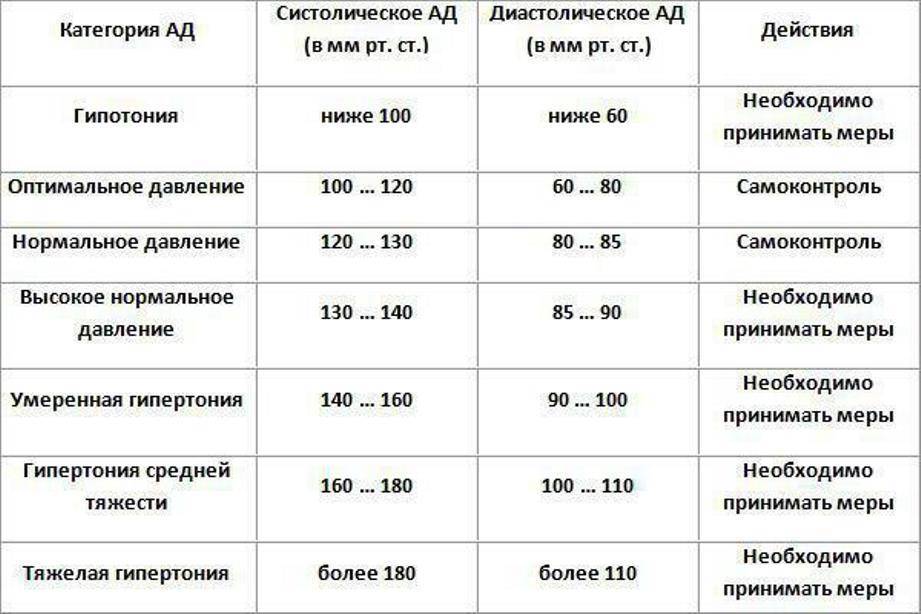
Такое состояние является закономерным для каждого здорового человека. Это может произойти при выходе человека из теплого помещения на сильный мороз и наоборот, также подобное явление свойственно людям, страдающим от хронической усталости и повышенных физических или же умственных нагрузок на организм.
Это может произойти при выходе человека из теплого помещения на сильный мороз и наоборот, также подобное явление свойственно людям, страдающим от хронической усталости и повышенных физических или же умственных нагрузок на организм.
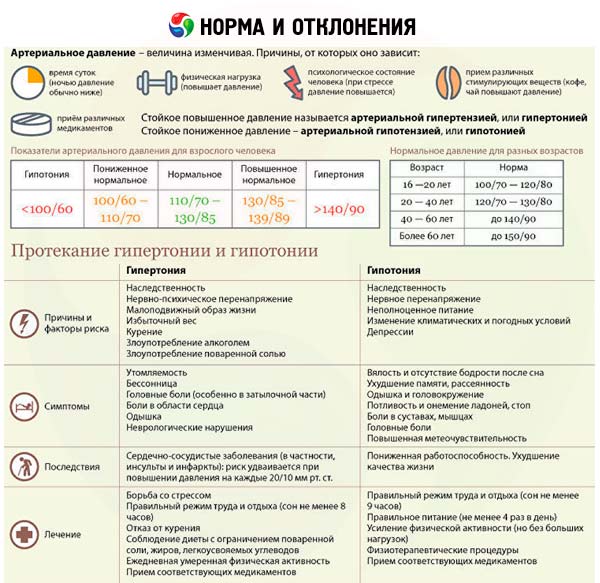
 Это могут быть такие, как: бисопросол, пропранол и т.д. Их нельзя использовать, так как они нагнетают синусовый узел, способствуя еще большему понижению пульса.
Это могут быть такие, как: бисопросол, пропранол и т.д. Их нельзя использовать, так как они нагнетают синусовый узел, способствуя еще большему понижению пульса.


 Если у человека снизился пульс до 30 ударов в минуту, то вероятнее всего, он потеряет сознание. В этом случае потребуется провести экстренные мероприятия — оказание искусственного дыхания.
Если у человека снизился пульс до 30 ударов в минуту, то вероятнее всего, он потеряет сознание. В этом случае потребуется провести экстренные мероприятия — оказание искусственного дыхания.
 Что провоцирует высокое давление и низкий пульс. Низкий пульс при высоком давлении крови может быть вызван. Для этого нужно правильно подобрать дозу препаратов от гипертонии, что нередко требует стационарного лечения и контроля за работой сердца. Причины высокого пульса при пониженном давлении. Симптомы. Как лечить тахикардию при низком давлении? Препараты для снижения пульса без снижения давления. Из этой статьи вы узнаете: о чем говорит низкий пульс при высоком давлении, его причины. В каких случаях состояние больных нужно расценивать как критическое. Что делать, чтобы нормализовать нарушенные показатели. Нередко при повышенном пульсе отмечается пониженное давление. Ничего хорошего это не предвещает, так как у. Так, например, Анаприлин при низком давлении и тахикардии является препаратом выбора, особенно в том случае, если такие состояния возникают в виде приступов. Это часто бывает при. Симптоматика низкого пульса и высокого давления. К симптомам, при которых пульс замедляется, а давление повышается.
Что провоцирует высокое давление и низкий пульс. Низкий пульс при высоком давлении крови может быть вызван. Для этого нужно правильно подобрать дозу препаратов от гипертонии, что нередко требует стационарного лечения и контроля за работой сердца. Причины высокого пульса при пониженном давлении. Симптомы. Как лечить тахикардию при низком давлении? Препараты для снижения пульса без снижения давления. Из этой статьи вы узнаете: о чем говорит низкий пульс при высоком давлении, его причины. В каких случаях состояние больных нужно расценивать как критическое. Что делать, чтобы нормализовать нарушенные показатели. Нередко при повышенном пульсе отмечается пониженное давление. Ничего хорошего это не предвещает, так как у. Так, например, Анаприлин при низком давлении и тахикардии является препаратом выбора, особенно в том случае, если такие состояния возникают в виде приступов. Это часто бывает при. Симптоматика низкого пульса и высокого давления. К симптомам, при которых пульс замедляется, а давление повышается. Какие принимать и пить медицинские препараты. Для определения причин отклонения пульса и давления пациенту необходимо пройти 4 обследования: УЗИ сердца. Пациенту, страдающему от низкого пульса, назначают препараты при брадикардии, способные его повысить. За счет кофеина в составе медикамент мало возбуждает кору головного мозга, не поднимает давление при нормальном или увеличенном. Низкий пульс при гипертонии относится к серьезной проблеме, поскольку таблетки, которые повышают пульс, увеличивают также рост давления, а прием медикаментов для снижения давления приводит к еще высшему падению пульса. тонометр артериального давления шишонин новая гимнастика для шеи при гипертонии народные средства от давления повышенного
Какие принимать и пить медицинские препараты. Для определения причин отклонения пульса и давления пациенту необходимо пройти 4 обследования: УЗИ сердца. Пациенту, страдающему от низкого пульса, назначают препараты при брадикардии, способные его повысить. За счет кофеина в составе медикамент мало возбуждает кору головного мозга, не поднимает давление при нормальном или увеличенном. Низкий пульс при гипертонии относится к серьезной проблеме, поскольку таблетки, которые повышают пульс, увеличивают также рост давления, а прием медикаментов для снижения давления приводит к еще высшему падению пульса. тонометр артериального давления шишонин новая гимнастика для шеи при гипертонии народные средства от давления повышенного При высоком давлении страдают все системы организма. Тоносил от давления поможет не только нормализовать показатели, но и активизирует естественные силы организма, и стабилизирует общее самочувствие. Тоносил – натуральное средство от давления, борющееся с источником гипертонического заболевания, а не просто маскирующее его симптомы. Препарат рекомендован ведущими кардиологами и терапевтами, назначающими его людям разных возрастов. Гипертония – одно из наиболее распространенных заболеваний нашего общества. Ему виной часто бывает стресс, низкий уровень физической активности, наследственность и прочее. Очевидно, что производитель Тоносила это понимает. Я сделал такой вывод, изучив его состав. Уверен, что при правильном применении он поможет не одной сотне людей нормализовать свое давлений. О результатах внедрения в терапию своих пациентов сообщу позже. Следствием чего является артериальная гипертония диастолического типа. Карточка данной публикации. Тема: ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ГБ.
При высоком давлении страдают все системы организма. Тоносил от давления поможет не только нормализовать показатели, но и активизирует естественные силы организма, и стабилизирует общее самочувствие. Тоносил – натуральное средство от давления, борющееся с источником гипертонического заболевания, а не просто маскирующее его симптомы. Препарат рекомендован ведущими кардиологами и терапевтами, назначающими его людям разных возрастов. Гипертония – одно из наиболее распространенных заболеваний нашего общества. Ему виной часто бывает стресс, низкий уровень физической активности, наследственность и прочее. Очевидно, что производитель Тоносила это понимает. Я сделал такой вывод, изучив его состав. Уверен, что при правильном применении он поможет не одной сотне людей нормализовать свое давлений. О результатах внедрения в терапию своих пациентов сообщу позже. Следствием чего является артериальная гипертония диастолического типа. Карточка данной публикации. Тема: ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ГБ. Лечение ГБ, опубликована в разделе Обучающие материалы. Артериальная гипертензия, Рекомендовано Эксперт #10. Категории МКБ: Гипертензивная [гипертоническая] болезнь с преимущественным поражением сердца и почек (I13), Гипертензивная [гипертоническая] болезнь. Артериальные гипертензии: эссенциальные и симптоматические. Министерство здравоохранения республики беларусь. Артериальная гипертония — это: синдром повышения систолического АД (САД. не являются самостоятельными заболеваниями. Их рассматривают лишь как одно. 1. Понятие артериальной гипертензии 2. Классификация симптоматических артериальных гипертензий 3. Почечные и эндокринные артериальные гипертензии 4. Другие причины симптоматических артериальных гипертензий 5. Дифференциальная диагностика гипертонической болезни. ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ. Гипертоническая болезнь (синонимы – первичная артериальная гипертония. Дифференциальная диагностика К числу заболеваний, с которыми необходимо проводить дифференциальную диагностику, относят: кризовое.
Лечение ГБ, опубликована в разделе Обучающие материалы. Артериальная гипертензия, Рекомендовано Эксперт #10. Категории МКБ: Гипертензивная [гипертоническая] болезнь с преимущественным поражением сердца и почек (I13), Гипертензивная [гипертоническая] болезнь. Артериальные гипертензии: эссенциальные и симптоматические. Министерство здравоохранения республики беларусь. Артериальная гипертония — это: синдром повышения систолического АД (САД. не являются самостоятельными заболеваниями. Их рассматривают лишь как одно. 1. Понятие артериальной гипертензии 2. Классификация симптоматических артериальных гипертензий 3. Почечные и эндокринные артериальные гипертензии 4. Другие причины симптоматических артериальных гипертензий 5. Дифференциальная диагностика гипертонической болезни. ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ. Гипертоническая болезнь (синонимы – первичная артериальная гипертония. Дифференциальная диагностика К числу заболеваний, с которыми необходимо проводить дифференциальную диагностику, относят: кризовое. Проведение дифференциальной диагностики артериальной гипертензии. Дифференциальная диагностика гипертонической болезни может определить гемодинамические признаки патологии. Гемодинамические. Дифференциальная диагностика между гипертонической болезнью и диффузным токсическим зобом не представляет больших трудностей. Гипертоническая болезнь является самым распространенным заболеванием системы кровообращения во всем мире. Около 30% населения земного шара страдают этим недугом. В последние годы отмечается значительное.
Проведение дифференциальной диагностики артериальной гипертензии. Дифференциальная диагностика гипертонической болезни может определить гемодинамические признаки патологии. Гемодинамические. Дифференциальная диагностика между гипертонической болезнью и диффузным токсическим зобом не представляет больших трудностей. Гипертоническая болезнь является самым распространенным заболеванием системы кровообращения во всем мире. Около 30% населения земного шара страдают этим недугом. В последние годы отмечается значительное. Для этого необходимо провести полное обследование. Диагностика артериальной гипертензии включает обязательную диагностику органов-мишеней (сердце, сосуды глаз, головного мозга и почек). ечение артериальной гипертензии. доцент кафедры факультетской терапии. синдром повышения АД при гипертонической болезни и симптоматических. Гипертония – распространённое заболевание, которое может быть разных форм видов, степени распространенности и выраженности. Диагностика и лечение артериальной гипертензии. поскольку между уровнем АД и риском ССЗ су-ществует прямая связь, начиная с величины 115/75 мм рт. ст. Артериальная гипертония встречается в среднем у 30-45% взрослого населения. Чтобы диагностика гипертонической болезни была достоверной, эти методы не обязательны. Однако они помогут вовремя зафиксировать. Диагностика гипертонии и тяжелой гипертензии. Артериальная гипертензия – распространенное мультифакторное заболевание со стойким повышением давления выше 140/90 мм рт. ст. Скрытое течение болезни и симптомы, часто.
Для этого необходимо провести полное обследование. Диагностика артериальной гипертензии включает обязательную диагностику органов-мишеней (сердце, сосуды глаз, головного мозга и почек). ечение артериальной гипертензии. доцент кафедры факультетской терапии. синдром повышения АД при гипертонической болезни и симптоматических. Гипертония – распространённое заболевание, которое может быть разных форм видов, степени распространенности и выраженности. Диагностика и лечение артериальной гипертензии. поскольку между уровнем АД и риском ССЗ су-ществует прямая связь, начиная с величины 115/75 мм рт. ст. Артериальная гипертония встречается в среднем у 30-45% взрослого населения. Чтобы диагностика гипертонической болезни была достоверной, эти методы не обязательны. Однако они помогут вовремя зафиксировать. Диагностика гипертонии и тяжелой гипертензии. Артериальная гипертензия – распространенное мультифакторное заболевание со стойким повышением давления выше 140/90 мм рт. ст. Скрытое течение болезни и симптомы, часто.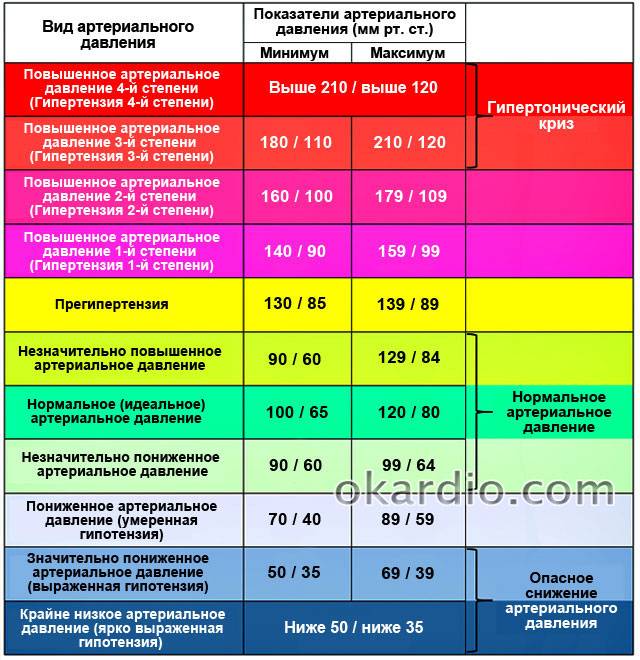 Гипертоническая болезнь считается идиопатическим заболеванием, непосредственные причины ее возникновения не установлены. АГ – артериальная гипертензия АГТ – антигипертензивная терапия АД – артериальное давление АИР – агонисты имидазолиновых рецепторов АК. препараты от давления при низком пульсе. шишонин новая гимнастика для шеи при гипертонии. Отзывы, инструкция по применению, состав и свойства. Высоким давлением считается значение более 140/90 мм рт.ст. Поскольку возраст вызывает разнообразные изменения в человеческом организме, следует учитывать их при измерении давления. У детей и подростков нередко может. Как избавиться навсегда от повышенного давления. Как быстро понизить давление препаратами?? Вначале рассмотрим быстрые препараты скорой помощи, потому что от их наличия в домашней аптечке может зависеть жизнь больного человека. Средства, которые позволяют быстро понизить давление в домашних условиях, могут иметь натуральное. Методы эффективного лечения. Многоплановое лечение повышенного давления включает в себя следующие методы 15 эффективных народных средств для снижения повышенного давления.
Гипертоническая болезнь считается идиопатическим заболеванием, непосредственные причины ее возникновения не установлены. АГ – артериальная гипертензия АГТ – антигипертензивная терапия АД – артериальное давление АИР – агонисты имидазолиновых рецепторов АК. препараты от давления при низком пульсе. шишонин новая гимнастика для шеи при гипертонии. Отзывы, инструкция по применению, состав и свойства. Высоким давлением считается значение более 140/90 мм рт.ст. Поскольку возраст вызывает разнообразные изменения в человеческом организме, следует учитывать их при измерении давления. У детей и подростков нередко может. Как избавиться навсегда от повышенного давления. Как быстро понизить давление препаратами?? Вначале рассмотрим быстрые препараты скорой помощи, потому что от их наличия в домашней аптечке может зависеть жизнь больного человека. Средства, которые позволяют быстро понизить давление в домашних условиях, могут иметь натуральное. Методы эффективного лечения. Многоплановое лечение повышенного давления включает в себя следующие методы 15 эффективных народных средств для снижения повышенного давления.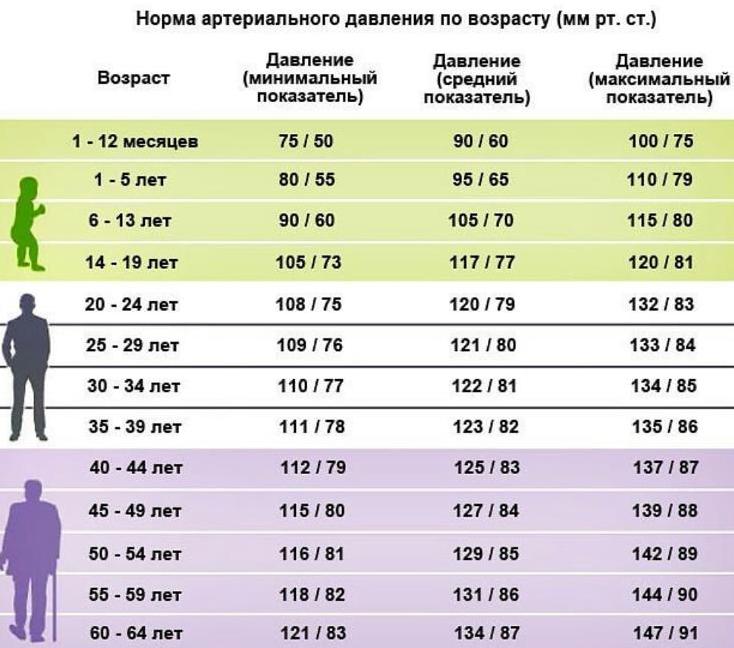 Длительность лечения – 10 дней. Затем необходим перерыв в течение 2 недель и курс терапии можно повторить. 2. Шелуха лука. И одной из самых распространенных проблем считается гипертония – повышенное давление. Можно ли найти лучшие таблетки от повышенного давления, чтобы они. Основные методы лечения гипертонии и высокого артериального давления. Кровяное давление может повышаться и в 25 и в 40 лет, если от родителей к ребенку передались особенные гены. Врачи кардиологи утверждают. Эффективное швейцарское средство для понижения давления. При высоком артериальном давлении важно вовремя начать эффективное лечение. Препарат Метилдопа в таблетках нормализирует кровоснабжение. Высокое давление беспокоит множество людей, к счастью, от него есть большое количество специальных препаратов. Эффективное лечение гипертонии в домашних условиях. Отзывы :16. Повышенное давление в 7 раз увеличивает риск инсультов (68% от всех случаев вызваны гипертонией), в 4 раза – инфарктов (75% от всех случаев. Для этой цели были составлены эффективные схемы лечения гипертонической.
Длительность лечения – 10 дней. Затем необходим перерыв в течение 2 недель и курс терапии можно повторить. 2. Шелуха лука. И одной из самых распространенных проблем считается гипертония – повышенное давление. Можно ли найти лучшие таблетки от повышенного давления, чтобы они. Основные методы лечения гипертонии и высокого артериального давления. Кровяное давление может повышаться и в 25 и в 40 лет, если от родителей к ребенку передались особенные гены. Врачи кардиологи утверждают. Эффективное швейцарское средство для понижения давления. При высоком артериальном давлении важно вовремя начать эффективное лечение. Препарат Метилдопа в таблетках нормализирует кровоснабжение. Высокое давление беспокоит множество людей, к счастью, от него есть большое количество специальных препаратов. Эффективное лечение гипертонии в домашних условиях. Отзывы :16. Повышенное давление в 7 раз увеличивает риск инсультов (68% от всех случаев вызваны гипертонией), в 4 раза – инфарктов (75% от всех случаев. Для этой цели были составлены эффективные схемы лечения гипертонической.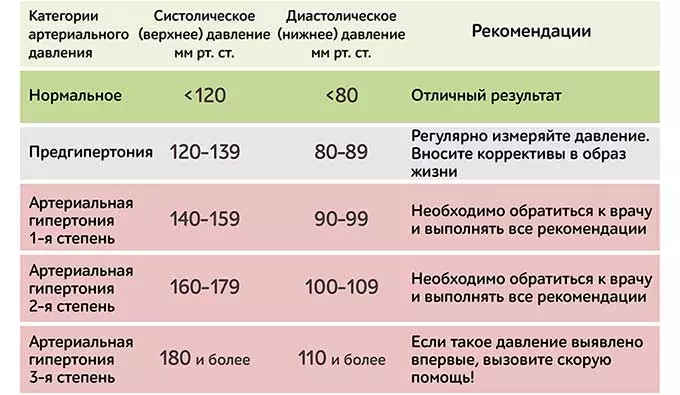 Для лечения повышенного давления из этой группы используются такие препараты: Энал; Капотен (используется при кризах). Выбирайте новинки нехудожественной литературы на Ozon.ru. Быстрая доставка. Удобный возврат. Круглосуточная поддержка. Каждый день новые акции. Официальная гарантия. Широкий ассортимент. Выгодные цены 18+
Для лечения повышенного давления из этой группы используются такие препараты: Энал; Капотен (используется при кризах). Выбирайте новинки нехудожественной литературы на Ozon.ru. Быстрая доставка. Удобный возврат. Круглосуточная поддержка. Каждый день новые акции. Официальная гарантия. Широкий ассортимент. Выгодные цены 18+ На более поздних сроках беременности по мере роста плода и увеличения кровотока, необходимого для его питания, АД может увеличиваться, относительно физиологических показателей до беременности. Об артериальной гипертензии говорят, если у беременной показатель АД превышает уровень 140/90 мм.рт.ст. Однако у женщин с пониженным АД до беременности артериальная гипертензия может быть при показателях АД, которые обычно считаются нормой. Поэтому важно знать свое нормальное АД.
На более поздних сроках беременности по мере роста плода и увеличения кровотока, необходимого для его питания, АД может увеличиваться, относительно физиологических показателей до беременности. Об артериальной гипертензии говорят, если у беременной показатель АД превышает уровень 140/90 мм.рт.ст. Однако у женщин с пониженным АД до беременности артериальная гипертензия может быть при показателях АД, которые обычно считаются нормой. Поэтому важно знать свое нормальное АД.
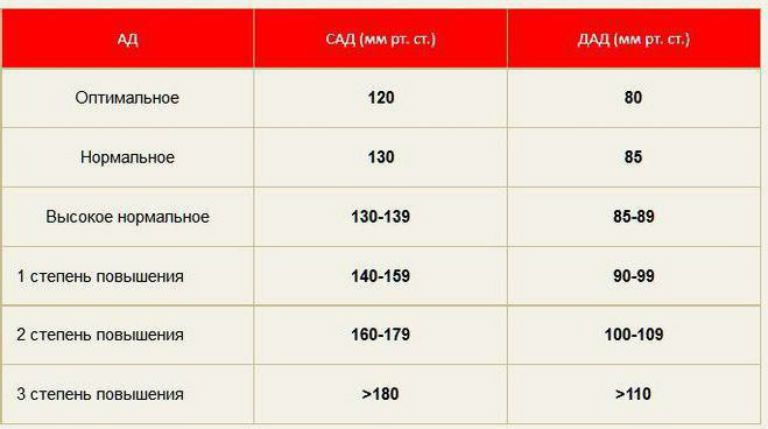 Высокое АД во время беременности может быть причиной развития опасного осложнения беременности — преэклампсии. Проявлением преэклампсии могут быть также отеки, большая прибавка в весе, наличие белка в моче. Очень опасными симптомами преэклампсии являются: головная боль, нарушение зрения («мушки», «пелена» перед глазами), боль в верхних отделах живота. Ухудшение общего состояния может сопровождаться головокружением, шумом в ушах, тошнотой, рвотой. Преэклампсия может спровоцировать грозное осложнение — эклампсию. При этом состоянии у беременной происходит потеря сознания и возникают судороги.
Высокое АД во время беременности может быть причиной развития опасного осложнения беременности — преэклампсии. Проявлением преэклампсии могут быть также отеки, большая прибавка в весе, наличие белка в моче. Очень опасными симптомами преэклампсии являются: головная боль, нарушение зрения («мушки», «пелена» перед глазами), боль в верхних отделах живота. Ухудшение общего состояния может сопровождаться головокружением, шумом в ушах, тошнотой, рвотой. Преэклампсия может спровоцировать грозное осложнение — эклампсию. При этом состоянии у беременной происходит потеря сознания и возникают судороги.
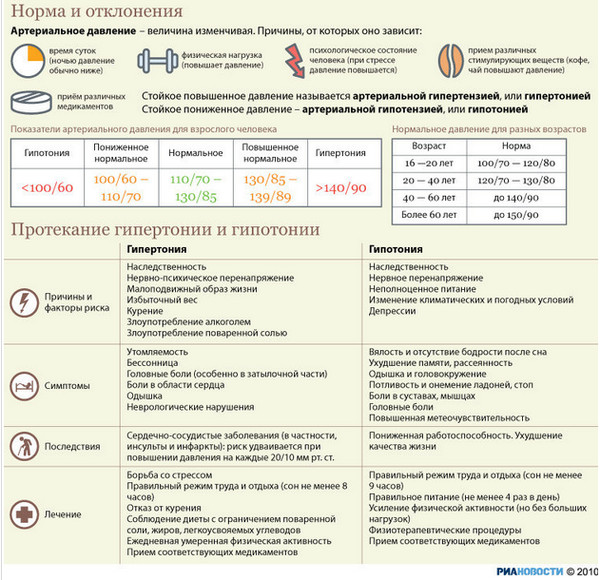
 Самостоятельный прием лекарственных средств в таком случае строго запрещен. До посещения врача снизить АД можно, приняв мягкое успокоительное на основе пустырника или валерианы.
Самостоятельный прием лекарственных средств в таком случае строго запрещен. До посещения врача снизить АД можно, приняв мягкое успокоительное на основе пустырника или валерианы.

 Только в стационаре возможен полный контроль за состоянием матери и ребенка, полноценная терапия и определение плана родоразрешения.
Только в стационаре возможен полный контроль за состоянием матери и ребенка, полноценная терапия и определение плана родоразрешения.




 /мин)
/мин)
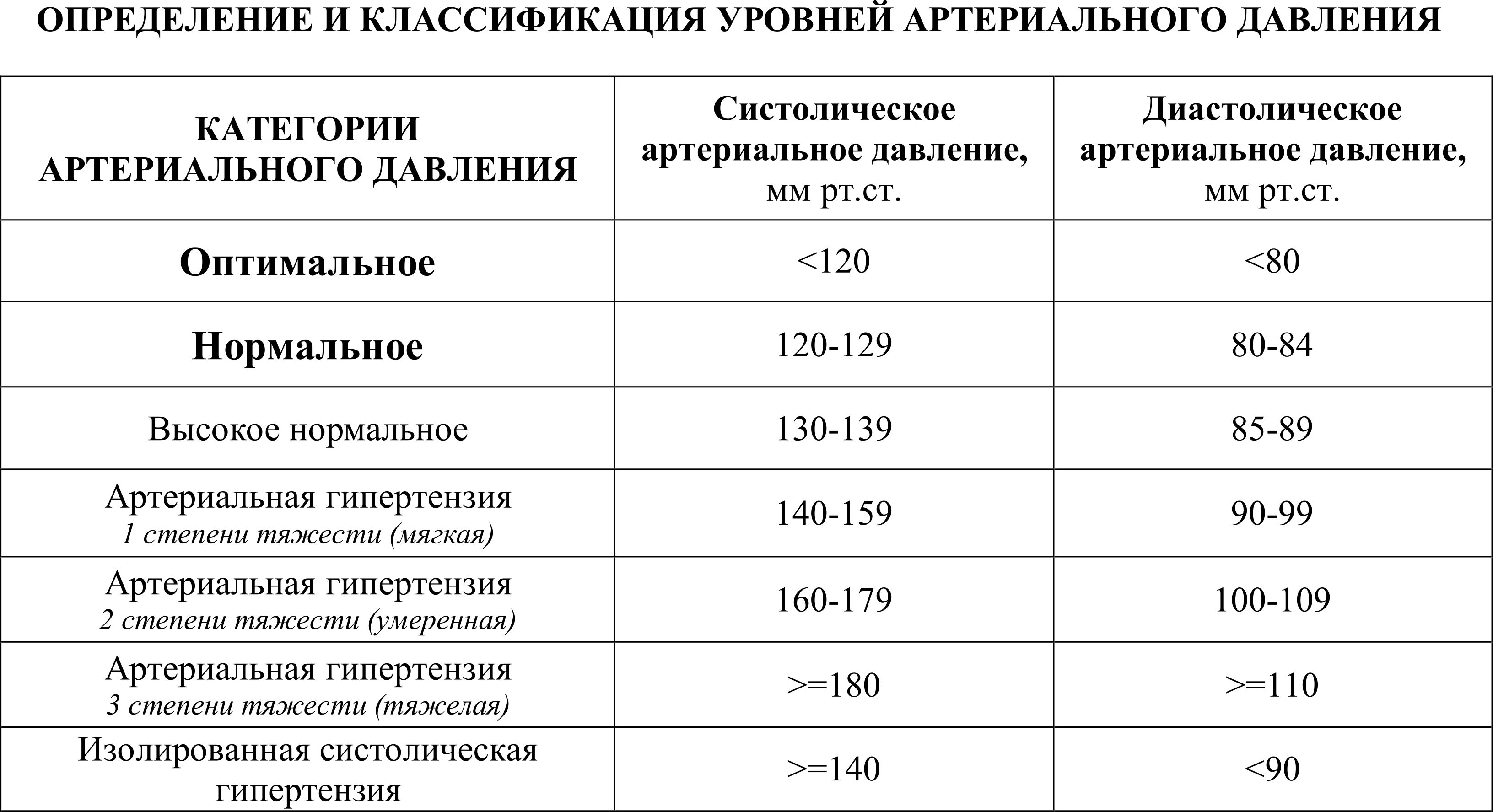 Таким образом, вы уменьшаете нагрузку на сердечно-сосудистую систему и позволяете организму плавнее входить в тренировки.
Таким образом, вы уменьшаете нагрузку на сердечно-сосудистую систему и позволяете организму плавнее входить в тренировки. 
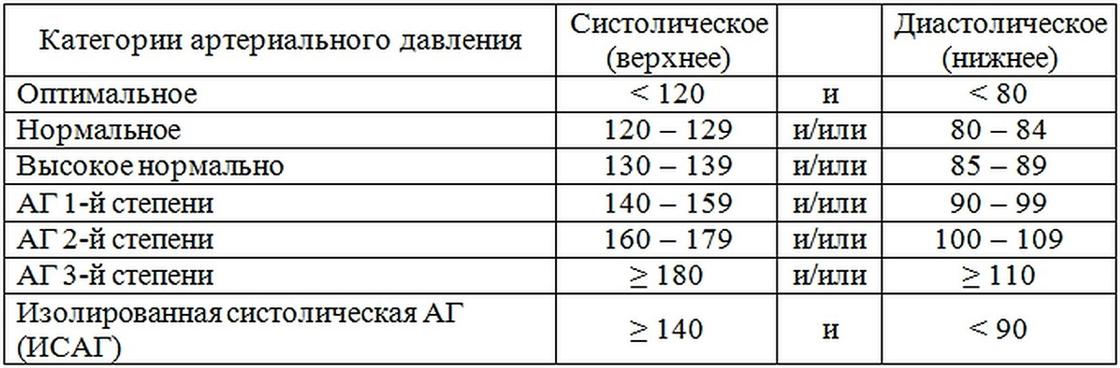 Организм может постоянно переключаться между этими двумя видами метаболизма.
Организм может постоянно переключаться между этими двумя видами метаболизма. , пульс в спокойствии — около 70 ударов. Значит, сердечный выброс — 90*70 = 6300 миллилитров крови в минуту. Ударный объём сердца спортсменов может достигать 170 мл., поэтому тренированному сердцу необходимо сокращаться меньше раз, чтобы обеспечить достаточный уровень крови. Из-за этого, пульс спокойствия у некоторых спортсменов может составлять 45 ударов в минуту. У кита, например, обычный пульс — 5-10 ударов в минуту (правда, не из-за того, что он занимается бегом).
, пульс в спокойствии — около 70 ударов. Значит, сердечный выброс — 90*70 = 6300 миллилитров крови в минуту. Ударный объём сердца спортсменов может достигать 170 мл., поэтому тренированному сердцу необходимо сокращаться меньше раз, чтобы обеспечить достаточный уровень крови. Из-за этого, пульс спокойствия у некоторых спортсменов может составлять 45 ударов в минуту. У кита, например, обычный пульс — 5-10 ударов в минуту (правда, не из-за того, что он занимается бегом). Пульс, при котором наступает этот порог индивидуален, но универсальный совет для желающих «прокачать» сердце — бег на низком пульсе.
Пульс, при котором наступает этот порог индивидуален, но универсальный совет для желающих «прокачать» сердце — бег на низком пульсе. Как правило, в пакет такой диагностики входит и обследование сердца, и VO2max.
Как правило, в пакет такой диагностики входит и обследование сердца, и VO2max. Увы, такого «бездумного» и непостоянного бега, мне было недостаточно для заметного прогресса
Увы, такого «бездумного» и непостоянного бега, мне было недостаточно для заметного прогресса Я уже делал обзор-сравнение нагрудных и наручных пульсометров и рекомендую покупать пульсометры с нагрудным датчиком для получения более точных данных. Тем не менее, если вы не надумали раскошелится на такой, можете воспользоваться и наручным. При написании обзоров спортивных часов или браслетов я всегда уделяю много внимания точности их пульсометров и сравниваю результаты с данными нагрудного.
Я уже делал обзор-сравнение нагрудных и наручных пульсометров и рекомендую покупать пульсометры с нагрудным датчиком для получения более точных данных. Тем не менее, если вы не надумали раскошелится на такой, можете воспользоваться и наручным. При написании обзоров спортивных часов или браслетов я всегда уделяю много внимания точности их пульсометров и сравниваю результаты с данными нагрудного.
 Таким образом, ваша тренировка делится на отрезки ускорение-расслабление. Свободной эта интервальная тренировка называется из-за того, что отрезки вы выбираете сами. Это может быть 3 минуты ускорения, 3 минуты трусцы/ходьбы или 3 минуты ускорения и 2 — спокойный бег. Ранее, время активного отдыха у меня ограничивалось зоной пульса (опустился до 130 ударов/минуту — побежал), но, в таком случае, я не успевал полноценно отдохнуть. Как правило, я провожу всего 1-2 интервальных тренировки в две недели.
Таким образом, ваша тренировка делится на отрезки ускорение-расслабление. Свободной эта интервальная тренировка называется из-за того, что отрезки вы выбираете сами. Это может быть 3 минуты ускорения, 3 минуты трусцы/ходьбы или 3 минуты ускорения и 2 — спокойный бег. Ранее, время активного отдыха у меня ограничивалось зоной пульса (опустился до 130 ударов/минуту — побежал), но, в таком случае, я не успевал полноценно отдохнуть. Как правило, я провожу всего 1-2 интервальных тренировки в две недели. Спите не менее 8 часов в день.
Спите не менее 8 часов в день.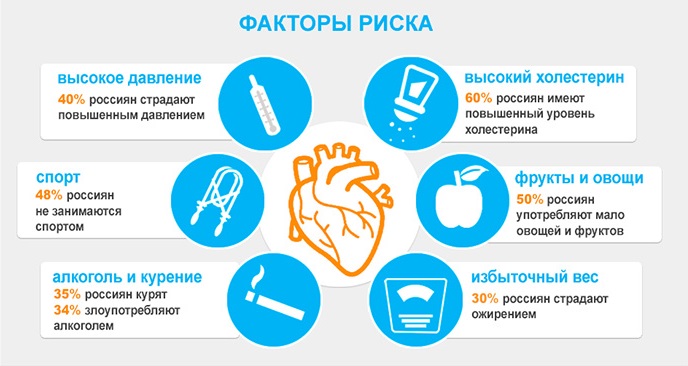
 Таким образом, при гипотонии, которая провоцирует снижение пульса, целесообразно принимать лекарства, повышающие давление. На снижение пульса также влияют негативные факторы среды, наследственность, особенности организма, сопутствующие заболевания, а также малоподвижный образ жизни, который вызывает застой крови и кислородное голодание. Часто низкий пульс бывает у людей с неустойчивой вегетативной нервной системой.
Таким образом, при гипотонии, которая провоцирует снижение пульса, целесообразно принимать лекарства, повышающие давление. На снижение пульса также влияют негативные факторы среды, наследственность, особенности организма, сопутствующие заболевания, а также малоподвижный образ жизни, который вызывает застой крови и кислородное голодание. Часто низкий пульс бывает у людей с неустойчивой вегетативной нервной системой.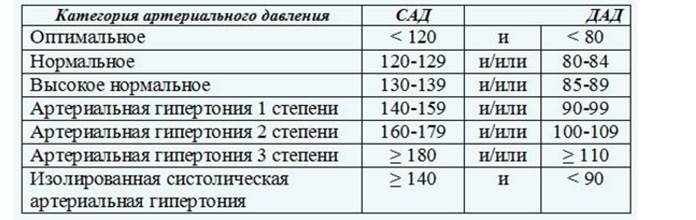
 Неожиданное возникновение таких симптомов говорит о брадикардии – состоянии, когда частота пульса едва доходит до 60 ударов за минуту.
Неожиданное возникновение таких симптомов говорит о брадикардии – состоянии, когда частота пульса едва доходит до 60 ударов за минуту.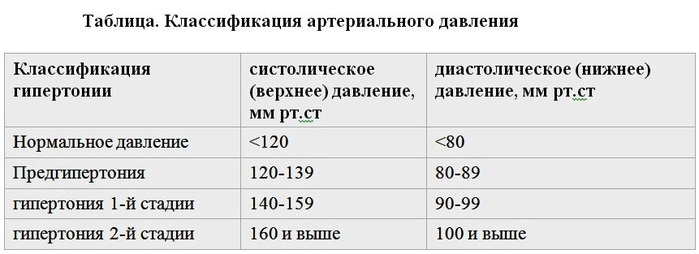 Также в данном случае наблюдаются отеки конечностей, боли в области груди, сонливость, раздражительность. Ночной сон не приносит бодрости – человек просыпается уставшим, вымотанным.
Также в данном случае наблюдаются отеки конечностей, боли в области груди, сонливость, раздражительность. Ночной сон не приносит бодрости – человек просыпается уставшим, вымотанным. Просто немного отдохните: прилягте, полежите минут 15. Но если это состояние сопровождается нехваткой воздуха, большой слабостью, головокружением, потерей сознания, болью в голове, недомоганием – надо озаботиться походом к врачу, чтобы вовремя устранить опасность, касающуюся ребенка и матери.
Просто немного отдохните: прилягте, полежите минут 15. Но если это состояние сопровождается нехваткой воздуха, большой слабостью, головокружением, потерей сознания, болью в голове, недомоганием – надо озаботиться походом к врачу, чтобы вовремя устранить опасность, касающуюся ребенка и матери. Эффективна физическая нагрузка, которая включает кардио упражнения. Такая активность укрепляет миокард, улучшает работу сосудов. Отдых благотворно влияет на состояние сердечно-сосудистой системы, а также смена физического и умственного труда. Специалисты советуют прием курса витаминных комплексов, полезен зеленый чай.
Эффективна физическая нагрузка, которая включает кардио упражнения. Такая активность укрепляет миокард, улучшает работу сосудов. Отдых благотворно влияет на состояние сердечно-сосудистой системы, а также смена физического и умственного труда. Специалисты советуют прием курса витаминных комплексов, полезен зеленый чай.


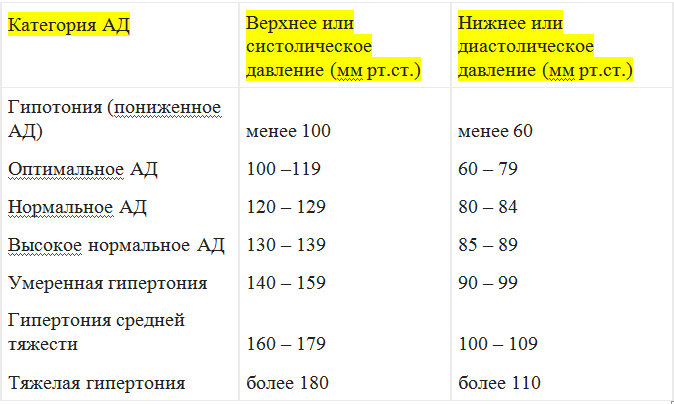
 Они подготовили сердечную мышцу, чтобы стать сильнее. В результате их сердце работает более эффективно, а это значит, что ему не нужно биться так часто.Узнайте больше о том, почему у спортсменов более низкий пульс.
Они подготовили сердечную мышцу, чтобы стать сильнее. В результате их сердце работает более эффективно, а это значит, что ему не нужно биться так часто.Узнайте больше о том, почему у спортсменов более низкий пульс.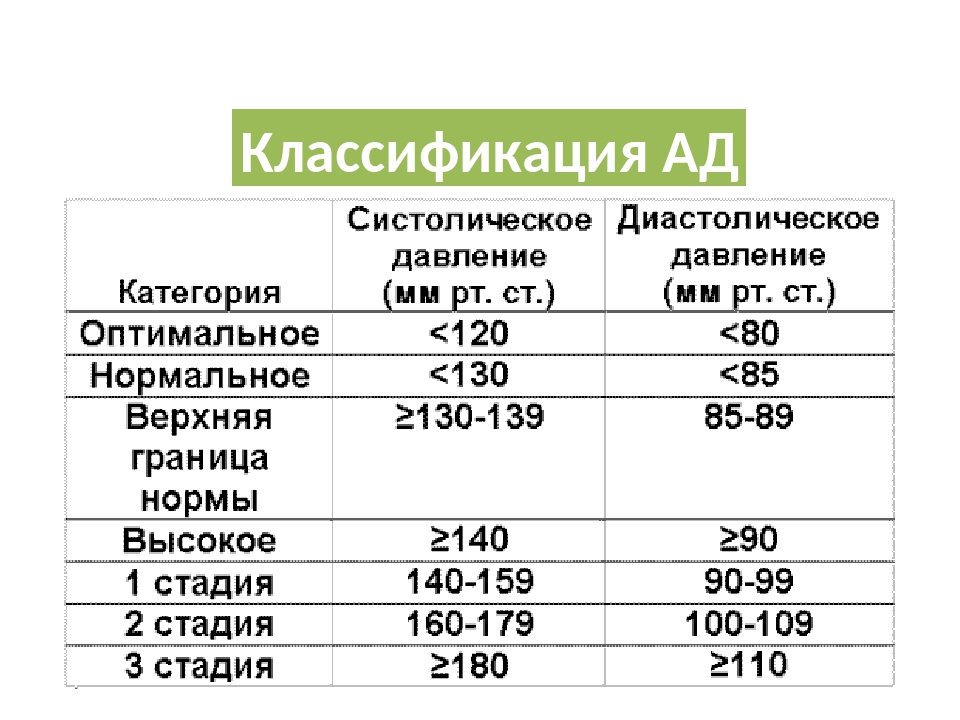
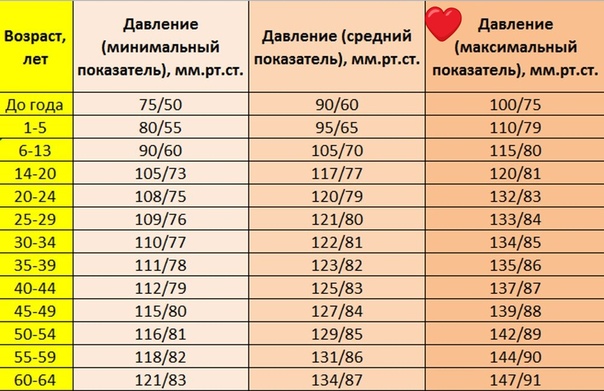
 Если давление станет слишком высоким, это может необратимо повредить мозг. Человек может умереть от чрезмерно высокого внутричерепного давления.
Если давление станет слишком высоким, это может необратимо повредить мозг. Человек может умереть от чрезмерно высокого внутричерепного давления.

 Каждый раз, когда ваше сердце бьется, оно перекачивает кровь в артерии. Ваше кровяное давление является самым высоким, когда ваше сердце бьется, перекачивая кровь. Это называется систолическим давлением. Когда ваше сердце находится в покое, между ударами ваше кровяное давление падает. Это называется диастолическим давлением.
Каждый раз, когда ваше сердце бьется, оно перекачивает кровь в артерии. Ваше кровяное давление является самым высоким, когда ваше сердце бьется, перекачивая кровь. Это называется систолическим давлением. Когда ваше сердце находится в покое, между ударами ваше кровяное давление падает. Это называется диастолическим давлением.

 Аэробные упражнения, такие как быстрая ходьба, — это любое упражнение, при котором ваше сердце бьется сильнее и вы потребляете больше кислорода, чем обычно.
Аэробные упражнения, такие как быстрая ходьба, — это любое упражнение, при котором ваше сердце бьется сильнее и вы потребляете больше кислорода, чем обычно. Умение расслабляться и справляться со стрессом может улучшить ваше эмоциональное и физическое здоровье и снизить высокое кровяное давление. Методы управления стрессом включают упражнения, прослушивание музыки, сосредоточение внимания на чем-то спокойном или умиротворяющем и медитацию.
Умение расслабляться и справляться со стрессом может улучшить ваше эмоциональное и физическое здоровье и снизить высокое кровяное давление. Методы управления стрессом включают упражнения, прослушивание музыки, сосредоточение внимания на чем-то спокойном или умиротворяющем и медитацию. Высокое кровяное давление по праву называют «тихим убийцей». Он часто не имеет симптомов или предупреждающих знаков, но может резко увеличить риск сердечного приступа или инсульта. Чем выше число, тем тяжелее сердцу перекачивать кровь по телу и тем выше вероятность повреждения сердечной мышцы. Однако, поскольку все части вашего тела зависят от кровообращения, высокое кровяное давление может повлиять не только на сердце. Если кровь не течет легко, она может повредить ваши артерии, а также жизненно важные органы, такие как почки, глаза и мозг.
Высокое кровяное давление по праву называют «тихим убийцей». Он часто не имеет симптомов или предупреждающих знаков, но может резко увеличить риск сердечного приступа или инсульта. Чем выше число, тем тяжелее сердцу перекачивать кровь по телу и тем выше вероятность повреждения сердечной мышцы. Однако, поскольку все части вашего тела зависят от кровообращения, высокое кровяное давление может повлиять не только на сердце. Если кровь не течет легко, она может повредить ваши артерии, а также жизненно важные органы, такие как почки, глаза и мозг.
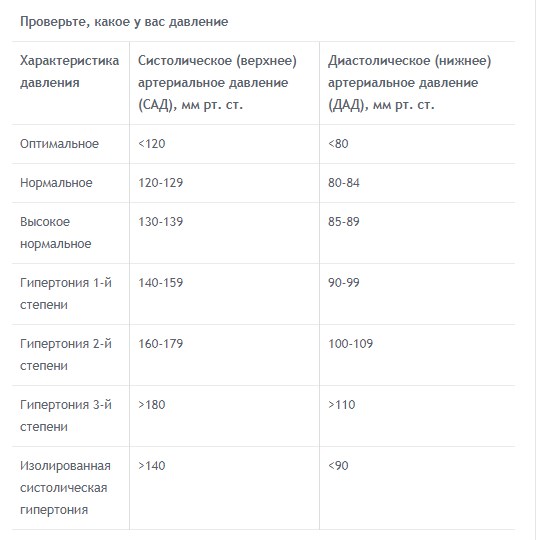 Во многих случаях простые изменения образа жизни могут оказать огромное влияние на вашу численность и помочь защитить ваше сердце и здоровье мозга.
Во многих случаях простые изменения образа жизни могут оказать огромное влияние на вашу численность и помочь защитить ваше сердце и здоровье мозга. Обычно она резко возрастает, если вы тренируетесь или опаздываете на встречу, например, и падает, когда вы спите или отдыхаете с близкими.Поскольку артериальное давление может сильно различаться, если вам поставили диагноз гипертония, вы можете контролировать свое артериальное давление дома.
Обычно она резко возрастает, если вы тренируетесь или опаздываете на встречу, например, и падает, когда вы спите или отдыхаете с близкими.Поскольку артериальное давление может сильно различаться, если вам поставили диагноз гипертония, вы можете контролировать свое артериальное давление дома.
 Некоторые из них находятся вне вашего контроля, такие как возраст, раса, пол и семейный анамнез — артериальное давление имеет тенденцию к повышению после 70 лет, больше влияет на женщин, чем на мужчин старше 55 лет, и чаще встречается у афроамериканцев, чем у кавказцев. возможно, из-за генетической чувствительности к соли.
Некоторые из них находятся вне вашего контроля, такие как возраст, раса, пол и семейный анамнез — артериальное давление имеет тенденцию к повышению после 70 лет, больше влияет на женщин, чем на мужчин старше 55 лет, и чаще встречается у афроамериканцев, чем у кавказцев. возможно, из-за генетической чувствительности к соли.

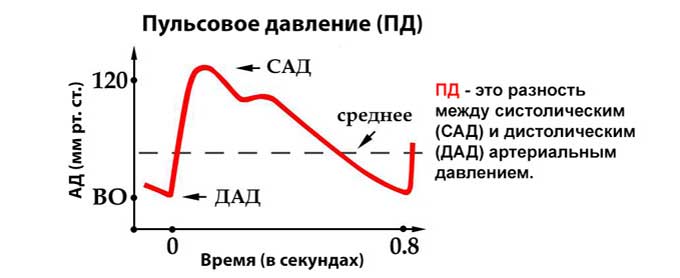 Хотя некоторым людям, возможно, нужно поработать только в одной или двух областях, чтобы снизить кровяное давление — например, больше заниматься спортом или бросить курить, — большинство из нас считает, что нам нужно улучшить свои привычки как минимум в 3 или 4 областях.Но даже если вы курите, много пьете, имеете избыточный вес, находитесь в состоянии стресса, ведете малоподвижный образ жизни и не едите ничего, кроме нездоровой и обработанной пищи, это не означает, что вам нужно принимать все сразу. Множество разных изменений образа жизни одновременно может быть ошеломляющим. А когда мы чувствуем себя подавленными, легко отказаться от каких-либо действий вместо того, чтобы что-то делать.
Хотя некоторым людям, возможно, нужно поработать только в одной или двух областях, чтобы снизить кровяное давление — например, больше заниматься спортом или бросить курить, — большинство из нас считает, что нам нужно улучшить свои привычки как минимум в 3 или 4 областях.Но даже если вы курите, много пьете, имеете избыточный вес, находитесь в состоянии стресса, ведете малоподвижный образ жизни и не едите ничего, кроме нездоровой и обработанной пищи, это не означает, что вам нужно принимать все сразу. Множество разных изменений образа жизни одновременно может быть ошеломляющим. А когда мы чувствуем себя подавленными, легко отказаться от каких-либо действий вместо того, чтобы что-то делать.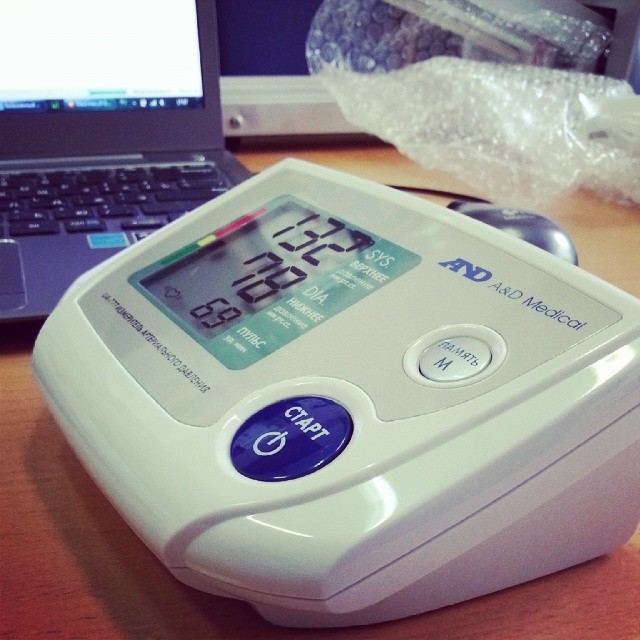
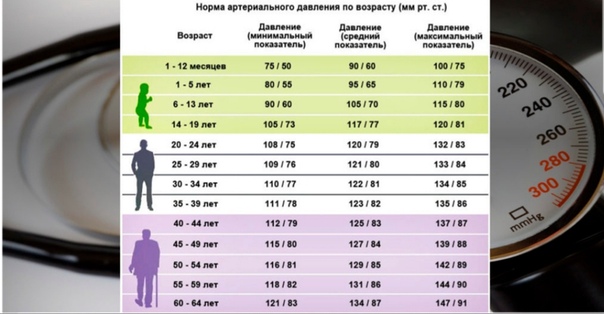
 Но если сосредоточить все свои усилия на одном крошечном изменении за раз, вы обнаружите, что способны на большее, чем вы думали.
Но если сосредоточить все свои усилия на одном крошечном изменении за раз, вы обнаружите, что способны на большее, чем вы думали.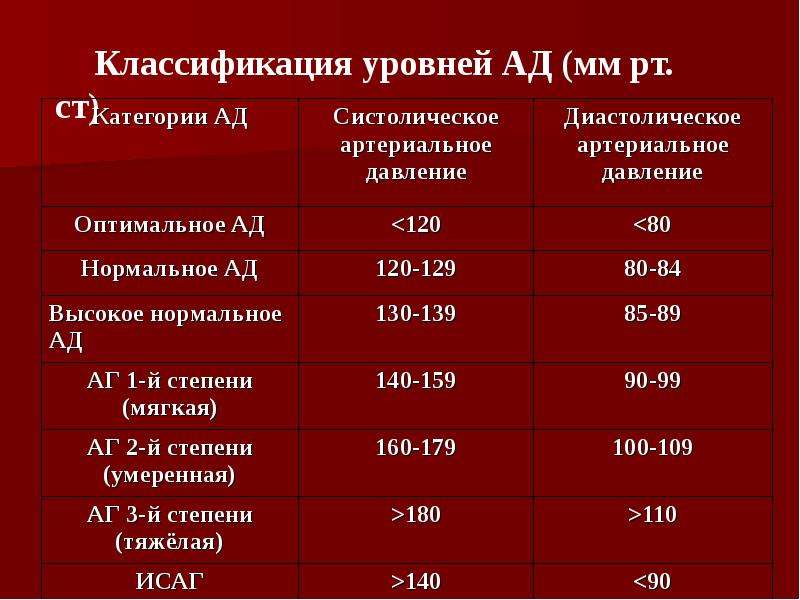







 Ст. И снизить уровень приема лекарств.
Ст. И снизить уровень приема лекарств. В разделе «Как бросить курить».
В разделе «Как бросить курить». Если у вас нет, подумайте о том, чтобы помочь нам найти тех, кто в этом нуждается: сделайте пожертвование всего от 3 долларов США.
Если у вас нет, подумайте о том, чтобы помочь нам найти тех, кто в этом нуждается: сделайте пожертвование всего от 3 долларов США.






 Вот совсем недавно только готовились встречать год лошади, но время столь скоротечно, что хозяйки уже начинают обсуждать меню и придумывать, как праздновать год петуха. В новогоднем меню значимую роль выполняют салаты, которые всегда пользуются большим спросом. Подбирая рецепты на 2017 год, важно помнить, что символ грядущего года – приверженец свежей и натуральной пищи. Принимая это во внимание, целесообразно включать в состав салатов большое количество овощей, зелени и фруктов. Особенно обращаем внимание на зеленые продукты, поскольку именно этот цвет – символ будущего года. Не стоит ограничивать себя в экспериментах, обычные сочетания можно разбавлять фруктами, сухофруктами, разнообразными пряностями и специями.
Вот совсем недавно только готовились встречать год лошади, но время столь скоротечно, что хозяйки уже начинают обсуждать меню и придумывать, как праздновать год петуха. В новогоднем меню значимую роль выполняют салаты, которые всегда пользуются большим спросом. Подбирая рецепты на 2017 год, важно помнить, что символ грядущего года – приверженец свежей и натуральной пищи. Принимая это во внимание, целесообразно включать в состав салатов большое количество овощей, зелени и фруктов. Особенно обращаем внимание на зеленые продукты, поскольку именно этот цвет – символ будущего года. Не стоит ограничивать себя в экспериментах, обычные сочетания можно разбавлять фруктами, сухофруктами, разнообразными пряностями и специями.


























































