5 лучших продуктов для разгрузочного дня
Разгрузочный день — настоящая «палочка-выручалочка» для тех, кто поставил перед собой цель в короткие сроки сбросить пару лишних килограммов. «Разгрузка» поможет нормализовать работу пищеварительной систему, настроиться на правильный режим питания, вывести из организма лишнюю жидкость и токсины. Да, довольно сложно целый день есть одну и ту же пищу — но такой скудный рацион показывает неплохие результаты при похудении. А чтобы было легче выдерживать разгрузочные дни, чередуйте их, меняя продукты! Какие из них наиболее полезны?
Разгрузочный день на гречке — минус 1-1,5 кг
Питаясь на протяжении дня одной только гречкой, сильно не похудеешь — многие «разгрузочные» продукты показывают куда лучшие результаты. Но эта крупа очень полезна для организма — настоящий кладезь питательных веществ (витамины группы В, РР Е, железо, кальций, калий). К тому же, гречка сытная — голодать не придется.
Основная особенность разгрузочного дня на гречке — крупу нужно не варить, а запаривать. 200-300 г гречки на ночь залейте горячей водой (в соотношении 1:2), а кастрюлю укутайте большим полотенцем — утром каша будет готова. И это основная сложность — пища, приготовленная таким способом, не очень вкусная. Теоретически вы можете съедать сколько угодно каши, но учитывая ее специфический вкус, много вы точно не съедите. Весь объем приготовленной крупы разделите на небольшие порции — за целый день ешьте 5-6 раз. Обратите внимание, что в гречку нельзя добавлять ни соли, ни сахара, ни масла — только тогда будет эффект от гречневого «разгрузочного» питания.
Не забывайте много пить — не менее 2 л воды. Отличный результат показывает добавление к «гречневому» меню кефира — вместо воды, запивайте кашу кисломолочным напитком. Есть и другой способ — небольшую порцию каши залейте 100-200 г кефира.
Быстрое похудение на яблоках — минус 2-3 кг
Яблоки — полезные фрукты. Это источник витаминов группы В, С, Е, железа, кальция, органических кислот, клетчатки. После употребления яблок другая пища усваивается лучше, нормализуется работа желудочно-кишечного тракта, снижается уровень «плохого» холестерина в крови. И разгрузочные дни на яблоках показывают неплохие результаты — избавитесь как минимум от 2 кг. Но выдержать такую монодиету, пусть и однодневную, бывает сложно — дело в том, что яблоки стимулируют аппетит. Съедая каждое следующее яблоко, есть будет хотеться еще больше.
Допустимо съедать до 1,5 кг яблок за день. Лучше брать именно зеленые плоды. Меню дополните водой или кефиром. Также разрешено пить свежеприготовленный компот из яблок без сахара. Можно есть не только свежие яблоки — экспериментируйте, чтобы хоть немного «скрасить» себе диету. Например, запеките яблоки в духовке.
Обратите внимание, при некоторых заболеваниях желудочно-кишечного тракта нельзя добавлять в питание кислые сорта яблок — лучше проконсультироваться с врачом!
«Разгрузка» на кефире — минус 1,5-2 кг

Кефирный разгрузочный день — самый популярный среди женщин вариант быстрых диет и детокса. Целый день употребляя кефир, вполне реально сбросить 2 кг лишнего веса. К тому же, кисломолочный напиток положительно сказывается на работе пищеварительной системы — кишечник очищается, нормализуется его микрофлора.
«Разгрузка» на кефире переносится довольно легко. За день выпейте 1,5-2 л напитка. А поскольку он сам является жидкостью, много пить не нужно — хватит 0,5-1 л минеральной воды без газа или зеленого чая. Обратите внимание на жирность того кефира, что покупаете для разгрузочного дня. Отдавайте предпочтение продукту с жирностью 1% или 1,5%. В обезжиренном продукте не так много полезных веществ.
Если после употребления кефира вы чувствуете тяжесть в желудке или отмечается повышенное газообразование, в питание лучше вообще не добавлять кисломолочный напиток — откажитесь от такого вида разгрузочного дня.
«Разгрузочное» питание на йогурте — минус 1-2 кг
Йогуртовый разгрузочный день характеризуется той же массой преимуществ, что и кефирный. Различие лишь в том, что йогурт, конечно, вкуснее — диета не покажется такой «пресной»!
Выбирайте натуральный йогурт без каких-либо добавок — отлично подойдет биойогурт. Даже тот, что с добавлением фруктов, не используйте — как правило, в составе много сахара. Обратите внимание и на жирность продукта — она не должна быть слишком высокой. А если есть время, приготовьте йогурт сами из молока из специальных заквасок (используют йогуртницы).
За разгрузочный день съедайте 300-400 г натурального йогурта. Весь его объем разделите на несколько приемов пищи. А в перерывах между едой можно съедать по 1 зеленому яблоку. За день выпейте не менее 2 л воды или зеленого чая.
Мясные разгрузочные дни — минус 1-1,5 кг

Главное преимущество мясных разгрузочных дней — диета не будет голодной! По сути, вы получаете такой же эффект как при «разгрузке» на кефире, но при этом будете оставаться сытыми. В мясе много белка и железа — отличная возможность восполнить нехватку этих полезных веществ в организме. Очень часто мясная «разгрузка» проводится в качестве подготовки к белковым диетам.
Эффективное похудение будет гарантировать только правильный сорт мяса. Естественно, жирные продукты не подойдут. Разгрузочный день допустимо проводить на курином мясе, крольчатине, индейке, телятине. Берите только нежирные части тушек. Например, если выбираете куриный разгрузочный день, ешьте грудку — в ней минимум жира.
На разгрузочный день потребуется 400-500 г мяса. Разделите его на несколько небольших порций, которые съедайте каждые 3-4 часа — голода ощущаться совсем не будет. Готовьте мясо правильно! Естественно, если вы обжарите продукт на сливочном масле, никакой пользы для организма и похудения не будет. Можно применять такие способы термической обработки мяса — тушение в воде, варка, обработка в пароварке, обжарка на гриле. И меню можно сделать еще вкуснее — ешьте листовой салат или шпинат. Вкусное похудение с пользой для здоровья!
Выпивайте до 2 л минеральной воды без газа или зеленого чая.
medaboutme.ru
для чего нужны, как правильно провести, правила, польза и вред разгрузочных дней
Мечтая сбросить лишние килограммы, мы пробуем одну диету за другой. Стараемся подобрать правильный режим питания, но все равно втайне подсчитываем дни до часа «X», когда можно будет расслабиться и позволить себе хотя бы одно пирожное. А может быть, вместо длительных «голодовок» просто стоит время от времени устраивать себе разгрузочные дни? Но в этом вопросе важно не навредить своему организму и подобрать такой режим, который принесет только пользу. А, возможно, — и удовольствие.
Разгрузочные дни: польза или вред?
Ученые отмечают, что эпоха изобилия еды наступила для человечества, по историческим меркам, совсем недавно. До этого люди питались гораздо реже, а в древности все и вовсе зависело от результатов охоты — в удачные дни еда есть, а если не повезло, то голодовка обеспечена. И ни о какой регулярности речи не шло. Поэтому многие современные диетологи отмечают[1], что с точки зрения эволюции правильное сбалансированное питание — это не только ежедневное употребление полезных продуктов, а еще и небольшие однодневные голодания.
Практика показывает, что правильный график разгрузочных дней — два в неделю. Не рекомендуется устраивать их подряд, лучше с перерывом, например, по вторникам и пятницам или понедельникам и четвергам. Конечно, нет никакой необходимости полностью исключать прием пищи, главная задача — снизить поступление в организм калорий до 500 за целый день. При этом отдать предпочтение продуктам, богатым белком и клетчаткой, а количество углеводов свести к минимуму и полностью исключить алкоголь[2].
Механизм похудения при соблюдении режима разгрузочных дней довольно прост. При отсутствии «тяжелой» пищи на протяжении одного дня организм понемногу приспосабливается, и на следующий день безо всяких сознательных ограничений мы съедаем намного меньше. Строгая, хотя и непродолжительная, однодневная «диета» способствует тому, что впоследствии человек быстрее чувствует сытость.
Помимо похудения, разгрузочные дни при соблюдении всех правил способствуют очищению организма — они избавляют от нагрузки желудочно-кишечный тракт, давая ему возможность «отдохнуть» и восстановиться. Также при системном применении режима наблюдается улучшение состояния кожи, снижение риска патологий печени, желчного пузыря[3].
Но есть у разгрузочных дней недостатки и даже опасные нюансы:
- Первое время к такому режиму сложно привыкнуть — возможны головные боли и проблемы с концентрацией внимания[4].
- При наличии заболеваний желудка или кишечника необходимо посоветоваться с врачом. Например, фруктовые и овощные дни могут спровоцировать повышение кислотности желудочного сока, а это — прямой путь к гастриту или даже язве[5].
- В дни «разгрузки» лучше не нервничать и избегать физических нагрузок.
Это важно
Желательно провести небольшую подготовку к «голодному» дню. Накануне лучше выбирать более «легкие» продукты — как минимум для ужина. Также стоит употреблять больше клетчатки и кефира или другой кисломолочной еды[6].
А теперь рассмотрим одни из самых эффективных видов разгрузочных дней для похудения с примерами меню.
Разгрузочный день на гречке: не варим, а запариваем
Гречка считается одним из классических продуктов для диеты, ведь она богата витаминами, а также пищевыми волокнами, которые способствуют нормализации работы кишечника. Благодаря аминокислотам белки, которые содержатся в гречке, очень похожи на составляющие мясных продуктов. Однако не стоит чересчур полагаться на ее пользу — «гречневый» разгрузочный день рекомендуют проводить не чаще 1 раза в неделю[7].
Противопоказания. Индивидуальная непереносимость, болезни желудка и кишечника.
Рецепты.
- Некоторые рекомендуют не варить гречку, так как при этом она теряет почти все полезные свойства, а запаривать. Перед тем как устроить разгрузочный день возьмите 250 г гречки, залейте ее на ночь кипятком в соотношении 1:3 без соли и приправ. В течение дня нужно съесть 5 порций гречки, можно добавлять немного зелени[8].
- Более «щадящий» вариант гречневого дня — 400 г отварной гречки можно дополнить 250 г грибов и зеленью, но воздержаться от приправ и соли. Разделить еду на 5–6 приемов, а вечером можно выпить 200 мл кефира с низким содержанием жира[9].
Кефирный день: сложно, но возможно!
Этот вариант разгрузочного дня считают подходящим для избавления от последствий обильных застолий. Кефир прекрасно влияет на пищеварение, иммунитет, выводит застоявшуюся жидкость, очищает организм от отравляющих токсинов.
Вкусовые пристрастия индивидуальны, но многие отмечают, что кефирный день — не самый легкий. Поэтому неплохим вариантом станет небольшая подготовка: за сутки стоит исключить из рациона тяжелую жирную пищу[10].
Противопоказания. Непереносимость лактозы и казеина, язва желудка, гастрит, другие заболевания ЖКТ[11].
Рецепты.
- Сложный вариант — 1,5 л кефира с низким содержанием жира, употреблять порциями 5–6 раз в день. Можно пить минеральную воду без газа в любом количестве[12].
- Кефирно-творожный вариант, более мягкий — 1 л кефира и 400 г творога, немного свежих ягод. Завтрак: стакан кефира и пара столовых ложек творога. Спустя 3 часа: стакан кефира. Обед: творог, заправленный кефиром с добавлением ягод. Спустя 3 часа: стакан кефира. Ужин: творог, заправленный кефиром[13].
Фруктовый разгрузочный день: почувствовать легкость
Фрукты — это настоящий кладезь витаминов и полезных веществ. А фруктовые разгрузочные дни помогают наладить пищеварение, улучшить состояние волос, кожи и ногтей. Однако такой однодневный рацион подходит лишь тем, кто придерживается правильного питания как принципа жизни, т.е. редко позволяет себе мучное, сладкое, острое и другие «вредные» продукты[14].
Противопоказания. Любые заболевания ЖКТ, которые обостряются при повышении кислотности желудочного сока[15], т.е. гастриты и гастродуодениты с повышенной кислотностью, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), пептическая язва желудка и двенадцатиперстной кишки и ряд других патологий.
Рецепт. 1,5 кг любых свежих фруктов, можно пить минеральную воду без газа. Иногда рекомендуют отказаться от бананов и винограда.
В течение фруктового разгрузочного дня вы можете почувствовать легкую слабость и головокружение. Если эти состояния принимают серьезные формы, стоит обратиться к врачу[16].
Яблочный день: боремся с голодом
Мнения диетологов нельзя назвать однозначными — некоторые утверждают, что яблочные дни наиболее эффективны, полезны и при этом легко переносятся без чувства голода. Другие предупреждают о слабительном эффекте больших порций этого фрукта[17]. Здесь стоит отталкиваться от индивидуальных особенностей организма — если съеденное яблоко провоцирует аппетит, а реакция желудка оставляет желать лучшего, то перенести целый яблочный день будет затруднительно. Зато яблоки способствуют улучшению работы почек[18], богаты витаминами и антиоксидантами.
Противопоказания. Аллергия, повышенная кислотность, язва желудка, гастрит, другие заболевания ЖКТ.
Рецепты.
- Яблочный день — 2 кг яблок и 2 л чистой воды без газа или зеленого чая без сахара.
- Яблочно-творожный день — 1 кг яблок, 600г нежирного творога, негазированная вода[19].
День на огурцах: скажи «нет» отекам
Огуречный день подходит для очистки кишечника. Обязательно стоит отказаться от соли и приправ, а также нельзя снимать с огурцов шкурку, потому что она выступает главным источником клетчатки[20].
Противопоказания. Заболевания почек[21], гастрит, повышенная кислотность, патологии ЖКТ.
Рецепт. 1,5–2 кг свежих огурцов без соли, можно посыпать свежей зеленью, также употребить до 2 л негазированной воды, а на ночь выпить стакан кефира[22]. В некоторых вариациях в первой половине дня можно съесть 2 яйца[23].
Белковый разгрузочный день: расширенное меню
Такую экспресс-диету принято считать довольно легкой, так как в течение дня голод практически не ощущается. Рацион может быть разнообразным — нежирные сорта мяса, птицы и рыбы, сыр, яйца, творог, бобовые. Здесь главное соблюдать небольшие порции — до 200 г, а также следить за интервалами — между приемами пищи должно проходить около 4 часов.
Противопоказания. Хронические заболевания, сахарный диабет[24].
Рецепты.
- Смешанный день.
Завтрак: глазунья из 2 яиц, кофе без сахара.
Обед: 200 г отварной говядины, минеральная вода без газа.
Полдник: 200 г вареного филе курицы, стакан минералки.
Ужин: 200 г тушеной фасоли с томатным соусом, стакан томатного сока[25].
- Рыбный день — 600 г отварного филе нежирной рыбы поделить на 6 порций на целый день. Можно пить воду без газа, несладкий чай или кофе.
- Курица и овощи — на целый день разделить употребление 400 г отварной грудки, 800 г овощей. Дополнительно употреблять воду в количестве до 2 л.
Молочный день: польза бактерий
Такие дни помогают ускорить сжигание жира, укрепить иммунитет, улучшить микрофлору кишечника. Однако они часто сопровождаются чувством голода, поэтому чтобы легко пережить молочный разгрузочный день, стоит чаще принимать теплые ванны. Также рекомендуют пить молоко небольшими глотками или через трубочку для лучшего усвоения продукта. Молочная среда благоприятна для бактерий, поэтому после еды следует тщательно полоскать рот[26].
Противопоказания. Аллергия, гастрит, язва желудка, патологии ЖКТ.
Рецепты.
- Только молоко — 6 стаканов молока в день, употребление воды не допускается.
- Молоко и фруктовый сок — 1 л молока, 200 мл сока. Днем нужно пить только молоко, а перед сном последний прием совместить с соком[27].
Чайная «разгрузка»: от зеленого до клюквенного
Полезные свойства чая давно известны, а для разгрузочного дня лучше использовать наиболее богатые витаминами и микроэлементами сорта зеленого и травяные напитки. А вот к специальным чаям для похудания стоит отнестись с осторожностью. Хорошо, если вы привыкли пить чай без сахара, но если это слишком тяжело, то сахар можно заменить медом.
Чайные разгрузочные дни рекомендуют при патологиях печени, желчевыводящих путей, нефрите[28]. Этот напиток заполняет желудок, не позволяя появиться чувству голода, улучшая при этом метаболизм.
Противопоказания. Заболевания ЖКТ.
Рецепт. В день следует выпивать до 3 л жидкости — в основном чай, но можно пить воду. Варианты чая — зеленый, с мятой и крапивой, клюквенный, яблочно-лимонный[29].
День на смузи: экспериментируй!
Почему смузи считают полезными? Дело в том, что в отличие от соков, они сохраняют естественное содержание клетчатки, при этом не так агрессивно, как фреши, действуют на желудок[30]. Однако если заменить твердую пищу на жидкую, физические потребности организма могут быть удовлетворены, а вот с психологией сложнее. Чтобы получить «психологическое насыщение», можно не пить смузи, а есть его ложкой: так процесс превратится в привычный, к тому же займет больше времени.
Противопоказания. Любые заболевания ЖКТ, которые обостряются при повышении кислотности желудочного сока, т.е. гастрит, язвы и т.п.
Рецепты. 5–6 приемов фруктовых или ягодных смузи, можно с добавлением молока, нежирного йогурта. Главная прелесть такого разгрузочного дня в том, что вариантов сочетаний ингредиентов — огромное количество.
Разгрузочный день на грейпфруте: свежий вкус
О пользе этого фрукта наслышаны многие — это настоящий рекордсмен по содержанию витаминов (особенно, витамина C), клетчатки. Разгрузочный грейпфрутовый день будет полезен для тех, кто страдает пониженной кислотностью желудочного сока, также его можно проводить людям с диабетом[31]. Горький вкус этого фрукта не позволяет съесть его слишком много — и это немаловажный для похудения плюс.
Противопоказания. Повышенная кислотность, гастрит, язва, желчекаменная болезнь, прием некоторых препаратов[32].
Рецепты.
- Грейпфрут и зеленый чай. Каждый час нужно выпивать по очереди то стакан зеленого чая, то воды, сопровождая каждый прием половинкой фрукта.
- Грейпфрут и куриная грудка (примерно 600 г). Отварную грудку нужно разделить на 6 порций, есть в течение дня, сопровождая каждый прием пищи половинкой или целым грейпфрутом.
Разгрузочные дни помогают очищению кишечника, а это значит — восстанавливают защитные силы организма, способствуют похудению и повышению жизненного тонуса. Однако прежде чем приступить к делу, желательно проконсультироваться с диетологом насчет индивидуальных особенностей вашего организма — вполне возможно, что польза разгрузочного дня превратится во вред. Также во время любого ограничения в еде важно прислушиваться к своему состоянию, ведь никакая стройность не заменит здоровья.
www.kp.ru
Самый эффективный разгрузочный день для похудения

В наше время существует много способов для похудения. Часто это сложные долговременные диеты, предполагающие жесткие ограничения. Поэтому они не дают хороших результатов, люди срываются и приходится начинать сначала. Те, кто не желает терпеть, прибегает к так называемым разгрузочным дням. Их легко выдержать, а к тому же они помогают без труда поддерживать форму. Вариаций существует много. В любом случае нужно подобрать самый эффективный разгрузочный день для похудения в вашем случае и четко его придерживаться.
Лучшие разгрузочные дни для похудения: что это
Эффективные разгрузочные дни предполагают употребление в пищу лишь определенного набора продуктов. Обычно дневное меню состоит из одного или двух компонентов, которые являются легкими для организма. Голоданием они не являются, поскольку голоданием может считаться только полное отсутствие пищи. Лучшие разгрузочные дни для похудения полезны следующим:
- Помогают бороться с лишним весом, в особенности в периоды, известные как плато, когда в определенный период вес останавливается на какой-то цифре и прекращает уменьшаться.
- Способствуют очищению организма, выведению из него токсинов и шлаков.
- Дают организму отдых от необходимости постоянно переваривать множество разной еды.
- Дают возможность тренировки силы воли, но, несмотря на это выдержать их довольно просто.

Когда нужна разгрузка
Многие не представляют себе, для чего вообще нужны разгрузочные дни, когда именно их лучше всего практиковать. Для этого есть вполне объективные причины, давайте разберемся в них более подробно.
- После разных семейных или корпоративных торжеств, когда человек очень сильно переедал на протяжении одного или нескольких дней.
- В качестве замка или закрытия после соблюдения длительной, достаточно строгой диеты.
- Для профилактики возникновения избыточной массы тела.
Подходят такие разгрузочные дни также по показаниям врача при наличии некоторых заболеваний, таких как холецистит, цирроз и иные патологии. Причем, если медицинских рекомендаций нет, то выбирать разгрузку можно по собственному вкусу. То есть, опираться стоит только на свои предпочтения. Если вы не любите кефир, то лучше выбрать гречку или рыбу, а если в ужасе от ее запаха, то отдайте первенство яблокам. Причем последний вариант, да еще кефирный, считаются наиболее эффективными.
Самый лучший разгрузочный день для похудения: что выбрать
В вопросе о том, какой разгрузочный день самый эффективный, многое определяется личными предпочтениями человека, так как по эффективности варианты примерно одинаковы. Однако они могут значительно отличаться по тому, насколько просто их выдержать. Обычно тяжело бывает продержаться целый день сугубо на жидкости либо малокалорийных овощах. А вот белковые дни или дни на каше могут быть более простыми.
Нередко специалисты настаивают на том, что самый лучший разгрузочный день должен сочетать две группы продуктов одного типа. Что касается самых популярных компонентов для разгрузочных дней, то это кефир, творог, яблоки, нежирное мясо, крупы. Вариантов множество, но мы рассмотрим самые популярные, а, соответственно, лучшие разгрузочные дни в плане эффективности, в числе которых кефирная, яблочная и белковая разгрузка.
Разгрузочный день на кефире

Многие считают, что самый эффективный разгрузочный день – это день на кефире. Такой вариант получает многочисленные хорошие отзывы, поскольку кефирная разгрузка действенна и безопасна. Плюс ко всему она помогает не только сбросить пару лишних килограммов, но и качественно очистить организм. Преимущество данного способа в том, что он позволяет организму настроиться на сброс килограммов без сильных стрессов.
Причина того, что многие считают, что именно кефирный день – самый лучший разгрузочный день для похудения, заключается в пользе продукта. Попадая в желудочно-кишечный тракт, он действует подобно метле, устраняя все шлаки, токсины, избавляя кишечник от тяжести, появляющейся ввиду регулярного употребления тяжелой пищи. Можно прибегать к такой однодневной разгрузке раз в 2-3 недели. Этого будет достаточно, чтобы организм избавлялся от лишних килограммов и всегда находился в форме и тонусе.
Такой разгрузочный день поможет вам избавиться от 1-2 кг.
Разгрузки с применением этого продукта могут быть разными: его сочетают с другими кисломолочными продуктами, фруктами, овощами, кашами. Но мы рассмотрим классический вариант, базирующийся только на кефире.

Правила проведения
Определившись, какой разгрузочный день самый эффективный для похудения, приобретите около полутора литров продукта. Специалисты советуют заранее подготовить организм к разгрузке, поужинав накануне максимально легко.
Варианты кефира можно использовать разные, как обезжиренный чистый напиток, так и с фруктовым наполнителем. Можно сочетать разные виды. Тогда разгрузка будет проще. Сама схема разгрузочного дня предполагает следующее примерное меню:
- Около 9 утра выпейте стакан обезжиренного кефира;
- В 12 дня выпейте стакан био-кефира.
- 15 часов – побалуйте себя стаканом фруктового кефира.
- 18.00 – отведайте стакан биокефира.
- 21.00 – пусть вашим ужином будет стакан обезжиренного кефира.
- Перед сном также можно выпить стакан кефира любого вида.
Дневное меню будет включать в себя около 1,5 литра кефира. Необходимо четко выдержать этот день исключительно на кисломолочном напитке, избегая соблазнов перекусить. Поэтому лучше выбрать для разгрузки день, который не будет сильно напряженным в эмоциональном или физическом плане.
Несмотря на то, что разгрузка будет питьевая, вы все равно будете испытывать жажду, поэтому можете пить чистую воду в неограниченных количествах. Она должна быть без газа и без добавок. Придерживаться такой разгрузки можно не всем. Среди противопоказаний выделяется непереносимость молочных продуктов, гастрит, язва, период беременности и лактации. При такой разгрузке можно сбросить до 800 граммов лишнего жира.
На яблоках

Эффективные разгрузочные дни для похудения яблочные. Яблоко – один из самых полезных фруктов. Регулярное его употребление способствует увеличению количества полезных бактерий в кишечнике, которые предотвращают процессы гниения и улучшают усваивание пищи. Уже это считается прекрасной профилактикой лишнего веса, поэтому в вопросе о том, на чем лучше делать разгрузочный день, многие предпочитают именно яблоко.
В составе этого чудесного фрукта содержатся антиоксиданты, а также практически все витамины, минералы, которые нужны человеку. Употребление яблок – замечательная профилактика многочисленных проблем со здоровьем.
Яблоко помогают укреплять иммунитет, избавляют от проблем с пищеварением, нормализуют уровень холестерина, оказывают противоопухолевое действие. Кроме того, это профилактика гипертонии, атеросклероза, способ улучшить обмен веществ. Такой вариант особенно полезен тем, что страдает от хронических проблем с сердцем, печенью, почками, мышцами и суставами. Разгрузочный день на яблоках поможет скинуть до полутора килограмм.
Правила проведения
Яблоки для разгрузочного дня могут дополняться другими компонентами. Но в классическом варианте дневное меню будет включать в себя лишь эти фрукты в количестве до двух килограммов, а также воду и зеленый чай.
- Яблоки лучше выбирать несладкие и разделить их на шесть частей, употреблять которые нужно в течение дня с интервалом примерно в три часа.
- Можно разнообразить свой детокс, употребив часть яблок в запеченном виде – такой десерт очень вкусный и полезный.
- Стоит проявлять осторожность при язве желудка или гастрите с повышенной кислотностью. В этом случае придется забыть о кислых сортах яблок. Также противопоказаны такие разгрузочные дни при индивидуальной непереносимости продукта, при болезнях почек, печени в острых стадиях.
Даже при отсутствии противопоказаний специалисты не советуют прибегать к такому детоксу чаще, чем раз в неделю. Оптимальная периодичность – это раз в 10 дней. При беременности и лактации экспериментировать с похудением тоже нежелательно.
Белковые для похудения

Выбирая, какой разгрузочный день лучше подойдет в вашем случае, можете обратить внимание на белковые варианты. Белки обладают способностью хорошо насыщать, позволяют надолго забыть о чувстве голода. На их переваривание организм тратит много энергии, за счет чего происходит похудение. Такая разгрузка помогает организму ускорить обмен веществ. Белковые продукты насыщают полезными микроэлементами. Сам белок – необходимое вещество для тех, кто худеет, поскольку он позволяет сохранить мышечную массу, сжигая жир, а не мышцы.
Правила проведения
Самые популярные компоненты, на которых проводятся лучшие дни разгрузочного дня на белках– это творог или отварная курица.
- Если речь идет о творожном разгрузочном дне, нужно взять полкило нежирного творога и разделить его на пять приемов пищи. Разрешается запивать творог несладким чаем. Нельзя добавлять сахар или мед. Существует также вариант разгрузки, где с каждым приемом творога рекомендуется выпивать по стакану кефира.
- Разгрузочный день на отварной курице – очень полезный вариант, так как она относится к тем продуктам, которые уходят исключительно в мышцы. Нужно отварить 350 грамм мяса, разделить его на четыре части. Разрешается кушать мясо с небольшим количеством зелени.
Потери веса на белковом разгрузочном дне могут достигать полутора килограмм.
Учтите также имеющиеся противопоказания. Такие разгрузочные дни не рекомендуется устраивать тем, кто страдает от заболеваний сердца, сосудов, печени и почек. Не стоит также очищать организм подобным методом беременным, кормящим женщинам.
На гречке
Такой «голодный» день на гречке считается диетологами одним из наиболее приемлемых. Он помогает качественно очистить организм, благодаря содержащейся в крупе клетчатке. Грубые волокна хорошо справляются с задачей всасывания в себя разных- токсинов и шлаков. Однако нужно быть предельно осторожными в случае, если вы сочетаете кефирные дни с гречневыми. Это сочетание является послабляющим, потому проводить нечто подобное лучше всего на выходных.
Правила проведения
Приготовиться к этому дня придется еще с вечера предыдущего.
- Возьмите один стакан цельной гречки и залейте ее двумя стаканами горячей воды. Это будет заготовка каши на весь следующий день.
- Утром можно добавить в кашку немного соли и даже меленький кусочек (0.5-1 чайной ложки) масла Гхи.
- Разделите весь полученный объем гречки на 5-8 частей, в зависимости от того, сколько приемов пищи вы запланировали.
Чтобы максимально облегчить себе задачу, то есть продержаться, не сорваться, можно потреблять дополнительно еще обезжиренный кефир, минералку, травяной и зеленый чай без примесей и добавок. Считается, что на гречке удастся сбросить не менее половины килограмма избыточной массы за день.
«Жирные» дни

При некоторых заболеваниях печени, почек, желудочно-кишечного тракта, а также просто для похудения, диетологи порой рекомендуют довольно странные разгрузочные дни. Они называются жировыми. Существует несколько разновидностей.
- Сметанные. Для таких очисток нужно взять половину литра сметаны небольшой жирности, разделить на пять-шесть приемов пищи и потребить, равномерно распределив на весь день.
- Сливочный. В этом случае нужно взять -.6 килограмма сливок и сделать точно также, как в первом варианте.
Обратите внимание на то, что такие дни будут серьезным стрессом для организма. Потому без рекомендации специалиста-медика их лучше не проводить вовсе.
Мясной
Многие даже не догадываются, что можно провести разгрузочный день, при этом потребляя мясо птицы. Вопреки заблуждениям, такие дни стану наиболее эффективными для похудения и безопасными для организма. Ведь белки не позволят телу расщеплять мышцы.
Правила проведения
Перед таким разгрузочным днем лучше подготовится. Лучше всего за один-три дня до этого отказаться от всевозможной жирной, острой, маринованной, копченой и другой вредной пищи. Исключить спиртное, фастфуд, сладости, все это пойдет только на пользу.
- Одна порция еды должна состоять не более, чем из 150 граммов отварной курицы или приготовленной на пару.
- Между завтраком, обедом и ужином должен быть промежуток не менее четырех или пяти часов.
- Для такой разгрузки подойдет не только курица, индейка, но также кролик, телятина. Исключение составит только свинина.
Не забывайте о питьевом режиме, пить нужно много и часто. Вполне приемлемо выпивать травяной или зеленый чай. В результате такого разгрузочного дня можно утратить не менее полкилограмма жировой ткани.
Рыбный
Как вариант предыдущего разгрузочного дня может сработать рыбный дынь. Правила тут точно такое же, как в случае с мясом, потому не стоит повторять их по несколько раз. Единственное различие – вес рыбы. Оптимально выбрать ровно 600 граммов, а потом потреблять их на протяжении дня по одной шестой части. Можно брать хек, окунь, щуку, треску, леща и другие не очень жирные сорта рыбы.
Полезные советы специалистов

Определившись, какой вариант лучше для разгрузочного дня, вы должны помнить об элементарных правилах, которые помогут получить от разгрузки только пользу. Эти советы касаются любого разгрузочного дня:
- Не устраивайте разгрузочные дни чаще, чем раз в неделю, иначе организм может пострадать от нехватки питательных компонентов.
- В выбранный день старайтесь избегать активных нагрузок.
- Количество пищи будет определяться конкретным вариантом, но в основном количество употребляемой за день еды не должно превышать двух килограммов.
- Употребляйте воду в достаточном количестве.
- Закончив разгрузку, не спешите сразу объедаться огромным количеством тяжелой пищи. В противном случае для организма это будет слишком большим шоком.
Обязательно учитывайте имеющиеся противопоказания. Не будет лишней предварительная консультация со специалистом.
www.fitnessera.ru
варианты. Польза. Самый эффективный разгрузочный день
В праздничные дни так хочется расслабиться, полежать на диване, побаловать себя вкусными десертами и, конечно, попробовать все салаты с жирными соусами! Если вы поддадитесь этому порыву, то вскоре обнаружите солидную прибавку в весе. Но не стоит паниковать. Обычно страшные цифры показывают не вес набранного жира (ну не может человек накопить такое количество за два или три дня!), а вес непроработанной пищи и задержавшейся воды. Вернуть себе спокойствие и избавиться от набранных килограммов вам помогут разгрузочные дни. Варианты мини-диет вы сможете узнать из нашей статьи, затем испытать их на себе и получить отличный результат.

Противопоказания
Прежде чем мы начнем рассказывать про лучшие варианты разгрузочных дней, хочется поговорить о технике безопасности. Если вы страдаете от каких-либо заболеваний, у вас есть аллергия, вы кормите ребенка грудью или беременны, то необходимо получить разрешение своего лечащего врача. Обычно молодые люди (до 30-35 лет) могут похвастаться отличным здоровьем и прекрасным самочувствием. Их организму совершенно не повредят небольшие встряски и кратковременные изменения в рационе. Но людям старшего поколения все-таки следует себя поберечь и предупредить возможные проблемы. После беседы с терапевтом вы сможете смело выбирать любые разгрузочные дни (варианты и рекомендации мы подробно опишем ниже).
Общие рекомендации
Сбросить вес после праздничных дней можно еще быстрее, если вы обеспечите себе достаточную двигательную активность. Отправляйтесь на прогулку в парк, прокатитесь на лыжах, сходите на каток, достаньте забытый в кладовке велосипед. В конце концов, возьмите детей и поиграйте с ними во дворе! Если вы являетесь поклонником точных мер и весов, то наверняка захотите узнать, как понять, что вы двигаетесь достаточно. Для этого вам будет нужен небольшой прибор, который называется шагомером. Его вы сможете приобрести в любой аптеке или спортивном магазине. Кроме того, если у вас есть современный телефон и доступ к интернету, то вы можете скачать полезное приложение, которое поможет вам контролировать двигательную активность. В разгрузочный (да и любой другой) день вы должны сделать не менее 10 000 шагов, а лучше от 12 000 до 14 000.
О том, что ежедневно нужно употреблять не менее двух литров чистой воды, вы, конечно, слышали не раз. Поэтому вы знаете, что вода помогает выводить токсины (которые, кстати, выделяет непереваренная пища), предупреждает возникновения дефицита влаги в клетках, улучшает пищеварение. Но существует условие, которое необходимо строго исполнять, – совершенно недопустимо выпивать большое количество жидкости (и особенно всю дневную норму) сразу. Такой подход может не только навредить здоровью, но и привести к летальному исходу. Поэтому пейте воду небольшими порциями в течение всего дня. А если вы хотите сделать питьевой режим более комфортным, то добавьте в воду дольки лимона или лайма, а также листья мяты.
Не увлекайтесь! Разгрузочные дни для похудения, варианты которых мы рассмотрим ниже, – это не способ быстрого сброса веса, а скорая помощь для перегруженного желудка и кишечника. Если вы хотите избавиться от лишнего жира, то вам придется изменить образ жизни, режим питания и серьезно заняться спортом.
Итак, рассмотрим простые варианты разгрузочных дней очищения организма. Также мы дадим вам общие рекомендации и познакомим с отзывами людей, которые уже проходили этот путь.

Разгрузочный день на твороге
Довольно часто голодные люди испытывают чувство раздражения, у них портится настроение и пропадает желание работать над собой в дальнейшем. Поэтому диетологи и врачи часто рекомендуют проводить разгрузку именно на твороге. Этот продукт отлично усваивается, не вызывает упадок сил и дает просто потрясающий результат.
Как известно, творог содержит кальций, который укрепляет наши волосы, костную ткань и ногти. Но следует помнить, что усваивается он только с жиром. Если вы хотите не только похудеть, но и помочь организму восстановить ресурсы, выбирайте творог 5-10%-й жирности.
Предлагаем вам 10 вариантов разгрузочных дней:
- Классический – смешайте 600 граммов творога и 100 граммов нежирной сметаны, а затем разделите полученную массу на пять порций.
- Творожно-ягодный день – взбейте блендером 500 граммов творога и 200 граммов ягод. Употребляйте смесь в течение дня небольшими порциями.
- День на твороге и сухофруктах – к обычному количеству творога добавьте 100 граммов мелко порезанных сухофруктов.
- Творожно-кефирный день – соедините 500 граммов кефира и такое же количество творога, разделите это на несколько порций.
- День на бананах и твороге – вам понадобиться такая же порция творога и три банана.
- Творожно-яблочный день – включает в себя килограмм яблок и половину килограмма творога.
- День на твороге и мандаринах – 300 или 400 граммов фруктов и 500 граммов творога. Это количество не забудьте разделить на шесть приемов.
- Творожно-тыквенный день – к порции творога добавьте 400 граммов тыквы. Разделите эти продукты на пять или шесть частей. Два или три раза употребляйте их отдельно, а в остальные приемы пищи — в смешанном виде.
- День на арбузе и твороге – по 500-600 граммов каждого вида продукта (арбуз взвешивается вместе с коркой).
- Смешанный творожный день – к небольшим порциям пищи следует добавлять по 80-100 граммов творога. На завтрак, например, вы можете приготовить овсянку, на ланч съесть два яблока, на обед два фрукта, а на ужин запарить измельченные сухофрукты.
Мини-диета не подходит тем, у кого плохо усваивается лактоза. Также на ней будут некомфортно чувствовать себя те, кто в обычные дни употребляет мало клетчатки, отрубей и цельнозерновых продуктов.

Разгрузка на яблоках
Эти удивительно вкусные и полезные фрукты нужно употреблять не только во время диеты, но и в обычные дни. Яблоки помогают работе желудочно-кишечного тракта, задерживают старение клеток, способствуют лучшему усвоению пищи.
Как можно организовать яблочные разгрузочные дни? Варианты мини-диет — перед вами:
- Только фрукты – в такой день вы должны съесть до двух килограммов сырых или печеных яблок. Не забывайте о воде и двигательном режиме.
- Яблочно-творожный день – запаситесь килограммом фруктов и 600 граммами творога. Не ограничивайте количество жидкости, но откажитесь от соли и сахара.
- Яблоки и морковь – эти продукты придадут вам бодрости и устранят чувство голода. Эти полезные овощи и фрукты можно приготовить как салат, отварить (речь, конечно, о морковке) или запечь.
- Яблочно-медовый день — отличается от первого варианта тем, что в каждый прием пищи добавляется по одной чайной ложке меда.
- Яблоки и мясо — рацион этого дня состоит из 600 граммов куриной грудки, говядины или телятины, а также одного килограмма фруктов. Мясо следует варить или запекать без соли и соусов.
- Разгрузочный день на яблочном соке — этот вариант не слишком эффективен, так как сладкий сок вызывает скачок сахара в крови, а за ним приходит неконтролируемый голод.
Сколько можно сбросить после такой разгрузки? Все зависит от массы тела человека, его образа жизни, возраста и некоторых других факторов. В среднем женщины теряют от 300 до 1000 граммов. Они утверждают, что если в дальнейшем продолжать правильно питаться и активно двигаться, то потерянный вес не возвращается.
Разгрузочные дни на овсянке
«Геркулес» особенно популярен в странах Западной Европы и США. Овсянка богата клетчаткой, витаминами и микроэлементами. Такая каша позволяет надолго сохранить чувство сытости, и худеющий человек чувствует себя достаточно комфортно.
Расскажем подробнее про разгрузочные дни. Варианты и отзывы вы можете прочесть ниже:
- В классическом варианте предлагается отварить 200 граммов цельного зерна без добавления сахара и соли. Полученный объем нужно будет разделить на пять частей, чтобы съедать их через равные промежутки времени.
- Овсянка с фруктами – к каждой порции следует добавлять небольшой плод, равный по размеру половине яблока. Например, киви, банан или половину груши.
- Овсянка с сухофруктами – при варке каши добавьте в воду заранее измельченную курагу, финики или изюм.
Худеющие утверждают, что результат после разгрузочного дня можно увидеть на весах уже на следующее утро. Как правило, бесследно пропадают 300-400, а в редких случаях 500 граммов. Из плюсов подобной диеты можно выделить отсутствие чувства голода и хорошее настроение.

Варианты разгрузочных дней при беременности
Будущие мамы по-разному реагируют на свое состояние. Одни женщины поддерживают отличную форму, а другие начинают резко набирать вес. Причиной таких изменений нередко является изменившийся гормональный фон. Но в некоторых случаях виновата сама беременная, которая расслабляется или начинает есть по советам старшего поколения за двоих. В любом случае целью разгрузочных дней в данном случае ни в коем случае не является похудение. Небольшая диета призвана остановить или хотя бы немного задержать резкий набор килограммов.
Если вы ждете малыша и чувствуете, что ситуация выходит из-под контроля, подберите для себя комфортный режим питания. Ниже мы предложим вам варианты разгрузочных дней для беременных, а вы обязательно обсудите свое меню с гинекологом и терапевтом:
- Яблочный день – необходимо съесть полтора килограмма фруктов. Часть из них можно употребить в свежем виде, а часть запечь в духовке. Последний вариант идеально подойдет для тех, у кого есть проблемы с желудком или кишечником. Также вы можете приготовить вкусный смузи, если добавить к яблокам нежирный кефир и щепотку корицы.
- Овощной день – включает 1,5 килограмма огурцов, болгарского перца, цветной капусты, тыквы или кабачка. Одни продукты, например, можно съесть в сыром виде, другие потушить, а из третьих приготовить вкусный салат.
- Белковый день – в этот период готовят половину килограмма диетического мяса и нежирной рыбы. В качестве дополнения можно включить в меню свежие овощи или один литр обезжиренного кефира. Как обычно, отварные, запеченные или приготовленные на пару продукты необходимо разделить на пять или шесть порций.
- Крупяной день включает в себя 300 граммов отварной гречки без соли, литр кефира или молока. Как вариант, можно приготовить нешлифованный рис (150 граммов) с овощами.
Помните, что такая диета должна проводиться только с разрешения и под контролем вашего лечащего врача.

Варианты разгрузочных дней на кефире
Врачи редко рекомендуют своим пациентам экстремальные и непроверенные диеты. И это неудивительно. Очень часто легковерные дамы слушают советы подруг или берут первую попавшуюся систему похудения, выложенную на страницах подозрительного сайта. Последствия могут быть очень печальны. Вместо отличного результата женщины теряют здоровье и надежду на стройность. Однако кефирные дни считаются самым безопасным способом разгрузки организма. Даже самые строгие диетологи не возражают против того, что представительницы прекрасного пола ненадолго изменят привычный рацион. Поэтому давайте подробно рассмотрим кефирные разгрузочные дни для похудения.
Варианты:
- Монодиета – в этот день вы можете выпить только полтора литра кефира (не забывая, конечно, о воде). Чтобы вам не было слишком скучно, добавьте в рацион отруби. Этот продукт транзитом проходит через организм, помогая очищать кишечник и избавиться от накопившихся шлаков. Если вы не едите отруби регулярно, то начинать нужно всего с одной горсти в день. Помните, что максимальное количество, которое можно употребить за сутки, – 100 граммов.
- День гречки и кефира – берется половина стакана запаренной гречневой крупы и не менее полутора литров кефира.
- Кефирно-творожный день – включает один литр кисломолочного напитка и 400 граммов творога. Как обычно, делим все продукты на небольшие порции и съедаем их в течение всего дня.
- Кефир и яблоки – в этот день нужно съесть полтора килограмма фруктов и выпить литр любимого кисломолочного продукта.
- Огурцы и кефир, пожалуй, самое популярное сочетание среди тех, кто хочет похудеть. В этот разгрузочный день можно съесть до килограмма овощей и выпить до одного литра напитка. Не запрещается готовить из огурцов салаты с ложкой нерафинированного масла и свежей зеленью.
- Шоколадно-кефирный день включает в себя оригинальное, но довольно спорное меню. На завтрак можно выпить чашку кофе или какао, через пару часов — стакан кефира, еще через некоторое время съесть 50 граммов горького шоколада. На полдник снова выпейте какао, на ужин съешьте порцию шоколада, а перед сном вас ждет еще один стакан кефира.
Вам интересно, какие самые эффективные варианты разгрузочных дней для похудения? Отзывы тех, кто испытал мини-диеты на себе, разделяются. Известные актеры и люди, связанные со сценой, предпочитают худеть на кефире и огурцах. Они утверждают, что благодаря такому режиму питания можно быстро избавиться от пары лишних сантиметров, чтобы надеть любимое концертное платье или костюм. Домохозяйки пишут, что им трудно сдержать себя во время работы на кухне, они часто срываются и едят запрещенные продукты. Поэтому дамы предпочитают более сытную диету, дополненную яблоками или творогом.
Разгрузка на гречке
Гречневая крупа – это очень полезный и ценный продукт, который содержит множество витаминов и микроэлементов. Запаренная или вареная, она помогает организму активизировать обменные процессы, выводить из кишечника непереваренные остатки пищи, а также укрепить стенки сосудов.
Как провести разгрузочный день на гречке? Варианты мини-диеты читайте ниже:
- 250 граммов запаренной с вечера крупы делят на несколько порций, а потом употребляют в течение дня с овощами, фруктами или кефиром.
- Гречка с молоком – добавьте к указанному выше количеству каши полтора литра молока (здесь указан дневной объем).
- Гречка с яблоками – в этот день вы должны съесть 250 граммов крупы и три крупных яблока. Этот вариант не подойдет тем, кто страдает от повышенной кислотности в желудке.
- Гречка и овощи — это отличный вариант для тех, кто любит плотно поесть. Вы можете приготовить салат из огурцов, помидоров, болгарских перцев и зелени. Или потушите капусту с томатами и репчатым луком. Не добавляйте в овощи масло, соль и специи.

Самые эффективные разгрузочные дни
По версии врачей и ведущих популярной в нашей стране телевизионной программы «Здоровье», можно выделить самые эффективные мини-диеты. Итак, расскажем подробнее про лучшие варианты разгрузочных дней:
- Белковый день – включите в меню отварное филе одной курицы. Приготовьте птицу, снимите кожицу, удалите кости и разделите мясо на шесть порций. Организм тратит много сил и энергии на переваривания белка, что способствует быстрому снижению веса.
- День клетчатки – приготовьте салат из капусты, сырой свеклы и сельдерея (каждый вид овощей по пятьсот граммов). Также разделите блюдо на несколько частей и ешьте его через равные промежутки времени.
- Грейпфруты и зеленый чай – в каждый прием пищи съедайте по половине фрукта и выпивайте по одному стакану напитка. Горечь чая и грейпфрута снизит ваш аппетит, и вы не будете испытывать чувство голода.
А какие вы выберете варианты разгрузочных дней для похудения? Отзывы людей, испытавших все эти диеты на себе, не сильно отличаются. Они утверждают, что каждый день приносит хороший результат. Но одни не могут себе представить жизни без мяса и выбирают белковую диету. Другие чувствуют себя комфортнее, когда в холодильнике стоит тазик овощей. А третьи любят зеленый чай и фрукты. Поэтому мы рекомендуем попробовать каждую мини-диету и определиться с выбором самостоятельно.
Как добиться лучшего результата? Если вы запланировали провести разгрузочный день, то накануне постарайтесь отказаться от кулинарных излишков. Включите в меню овощи, яблоки, отруби. Откажитесь от хлеба, выпечки, картофеля, сахара и белого риса. На ночь выпейте стакан кефира или съешьте два вареных белка. На следующий день после разгрузки не нужно набрасываться на пищу. Пейте воду, откажитесь от продуктов, содержащих быстрые углеводы. Если вы выполните все эти рекомендации, то потерянный вес не вернется, а вы лишитесь еще пары сантиметров в области талии и бедер.
Какой разгрузочный день самый вредный и неэффективный
Диетологи и врачи считают: лечебное голодание недопустимо без соответствующего назначения. Что не должны включать в себя разгрузочные дни для похудения? Варианты на воде и так называемое сухое голодание. Дело в том, что организм человека начинает накапливать запасы жира, если чувствует, что ему не хватает пищи. Причем накопление продолжается и после того, как вы завершите диету. В результате остановить набор веса в дальнейшем будет очень трудно. Возможно, даже придется пройти цикл лечения гормональными препаратами.

Заключение
Сегодня мы рассмотрели самые популярные разгрузочные дни. Варианты и польза некоторых из них подтверждены врачами и диетологами. Часть подобных диет ставится специалистами под сомнение или вообще не рекомендуется. Поэтому мы призываем вас каждый раз консультироваться с терапевтом, чтобы сохранить здоровье и избежать ненужных проблем.
fb.ru
Разгрузочные дни
Если в преддверии праздников вы решили посидеть денек-другой на кефире, резко ограничить себя в питании в надежде быстро сбросить пару-тройку лишних килограмм — эта статья для вас.
Что такое разгрузочный день
Считается, что родоначальником идеи разгрузочных дней был советский диетолог, профессор Мануил Певзнер. Он впервые предложил комплексную диетическую программу для лечения больных ожирением и не только. На самом деле, практика разгрузочных дней уходит корнями в далекое прошлое и неотрывно связана с историей человечества.
Эпоха изобилия, когда еда стала доступна человеку каждый день, по историческим меркам, наступила совсем недавно. Наши предки, с переменным успехом охотившиеся на мамонтов, не всегда имели возможность питаться регулярно. Дни пиршества сменялись днями голодовок, и организм человека приспособился к этому как к данности. Поэтому, с точки зрения эволюции, разгрузочные дни стали неотъемлемой частью правильного питания людей.
С точки зрения современной диетологии, разгрузочными называют дни, когда рацион питания ограничивается одним—тремя простыми продуктами, и его общая энергетическая ценность не превышает 500-600 калорий
Правила «разгрузки»
Чтобы разгрузочные дни были эффективны и полезны для здоровья, нужно соблюдать основные правила:
- Будьте готовы морально к ограничениям и старайтесь сохранять позитивный настрой. Уныние — плохой помощник.
- Подготовьте свой организм: ужин накануне разгрузочного дня должен быть легким, состоящим преимущественно из овощей и нежирных кефира или творога.

На ужин перед разгрузочным днем подойдут легкие и нежирные продукты
- Разгрузочный день — это не отказ от еды, а ограничение калорийности рациона. Полагающиеся 600 ккал разделите на 4-6 приемов пищи. Дробное питание поможет поддержать активность обменных процессов.
- Еда должна приносить удовольствие, поэтому, выбирая продукты для «разгрузки», опирайтесь на свои вкусовые предпочтения.
- Готовьте без соли или, по крайней мере, резко сократите ее количество. Всего 10 грамм соли способно задержать в организме до литра жидкости и вызвать отеки.

Соленые огурчики, соленая брынза и майонез вызывают сильные отеки, после которых как раз и помогают разгрузочные дни
- Не забывайте о питье: выпивайте около 2 литров чистой воды.
- Исключите тяжелые физические и психологические нагрузки, но и лежать на диване не стоит. Займитесь чем-нибудь интересным, прогуляйтесь в парке — это поможет отвлечься от мыслей о еде.
- Вернитесь к правильному питанию на следующий после «разгрузки» день. В противном случае ваши старания будут сведены на нет.
- Не злоупотребляйте разгрузочными днями — достаточно одного-двух в неделю. Основа здорового образа жизни — не голодание, а правильное питание.
- Приучите свой организм к систематической «разгрузке» в одно и то же время, например по вторникам или 2 раза в неделю с перерывом в 4-5 дней. В этом случае ограничения в питании будут восприниматься легче.
Только при соблюдении всех правил разгрузочный день будет эффективным и полезным для здоровья
В чем польза разгрузочных дней
Нужны ли на самом деле разгрузочные дни? Мнения противоречивы: одни считают, что они бесполезны и даже вредны, другие видят в периодическом ограничении питания плюсы. Попробуем разобраться.
Экспресс-метод, чтобы убрать лишнее
На самом деле дневная «разгрузка» позволяет потерять 500-600 грамм веса, а то и больше. Правда, уходит в основном лишняя жидкость. С помощью систематической разгрузки можно за месяц сбросить до 3 килограмм, избавиться от тяжести в животе и стать стройнее в талии. Однако есть одно условие: нужно пересмотреть свое питание в обычные дни и увеличить физическую активность.
Если вы отекаете из-за соленых огурчиков или острых крылышек, на фоне приема некоторых препаратов, климакса и заболеваний почек, «разгрузка» будет как нельзя кстати. Вывести лишнюю жидкость будет полезно не только для фигуры, но и для здоровья.
При необходимости «сбросить лишний вес» разгрузочные дни можно рассматривать только как дополнение к здоровому питанию и физкультуре в обычные дни
Выходные для живота
Разгрузочные дни полезны как «отдых» для пищеварительной системы. Ограничение питания и употребление одного простого продукта позволяет кишечнику очиститься. Оно благоприятно сказывается на работе почек и печени, способствует выведению «шлаков», улучшению самочувствия и состояния кожи.
На самом деле, разгрузка — это спасение организма после переедания, когда органы пищеварения работают на пределе. Разгрузочный день после «праздника живота» позволяет им восстановиться, чтобы не заболеть.
Если вы итак не позволяете себе переедать, следите за питанием, вашей пищеварительной системе не нужен никакой отдых. По мнению диетолога Жан-Мишеля Лесерфа, желудок и кишечник восстанавливают свои ресурсы в ночное время, а поджелудочная железа, вырабатывающая основные пищеварительные ферменты, и в обычной жизни задействует всего 10% возможностей и вовсе не нуждается в «разгрузке». Куда более важно бесперебойно снабжать свой организм всеми необходимыми питательными веществами, витаминами и микроэлементами.
Разгрузочные дни — отдых для пищеварительной системы после «праздника живота». Если вы следите за питанием и не позволяете себе лишнего даже в праздничные дни, «разгрузка» вам и не понадобится.
«Разгрузка» от болезней
Вернемся к профессору Мануилу Певзнеру, благодаря которому мы сегодня знаем, насколько важно диетическое питание во время болезни. Именно он предложил разгрузочные дни для профилактики и лечения ряда заболеваний. При диабете полезны овощные разгрузочные дни, позволяющие контролировать уровень сахара в крови. Заболевания почек, сопровождающиеся отеками, можно лечить арбузными разгрузками, благодаря его мочегонному действию.
Разгрузочные дни на овощах и фруктах способствуют уменьшению воспаления в желудочно-кишечном тракте и нормализуют микрофлору кишечника. Клетчатка становится идеальной средой для развития полезных микроорганизмов, ответственных за пищеварение, усвоение витаминов и формирование иммунитета. Но, опять-таки, если после разгрузки питаться неправильно, никакого чуда не произойдет.

В идеале дома всегда должны быть свежие зелень, овощи и фрукты и составлять 40% от вашего рациона питания
Разгрузочные дни полезны для здоровья при многих заболеваниях. Важно правильно подобрать продукты для разгрузки
Легче, чем диета
Разгрузочные дни переносятся легче, чем диеты, в силу своей непродолжительности. Если соблюдать диету месяц и больше, настроение ухудшается и недалеко до срыва. Постоянные ограничения и чувство вины за отступ от диеты приводят к раздражительности и конфликтам. При кратковременной разгрузке ваше самочувствие только улучшится, вы почувствуете небывалый подъем энергии и будете, как и прежде, доброжелательны к людям.
Правильный настрой — гарантия того, что «разгрузка» пройдет легко и с пользой для здоровья
«Сытые» и «голодные» разгрузочные дни: какой лучше выбрать
Если вы понимаете, что вам необходима «разгрузка», настал момент выбрать подходящий вариант.
Разгрузочные дни бывают двух типов: «голодные» и «сытые»
«Голодная» разгрузка аналогична монодиете и подразумевает употребление в течение дня одного низкокалорийного продукта, содержащего небольшое количество белка и углеводов. Наиболее популярные варианты — яблоки, овощи, нежирный натуральный йогурт или кефир. Такие дни лучше устраивать перед праздниками и употреблением большого количества разнообразных по составу блюд.
Во время «сытых» разгрузочных дней разрешены белковые продукты: яйца, творог, куриная грудка, белая рыба. Можно добавить к ним зелень и овощи — главное, чтобы общая калорийность рациона не была выше 500-600 ккал. Такая «разгрузка» под силу даже тем, кто любит поесть, занят тяжелым физическим трудом или занимается спортом — она переносится легче и не лишает организм необходимых веществ.

Вы можете чередовать «сытые» и «голодные» разгрузочные дни, чтобы понять, что вам подходит лучше. Для первого раза лучше выбрать «сытую» разгрузку
«Голодный» разгрузочный день подразумевает употребление только одного продукта. «Сытые» разгрузки переносятся легче, потому что разрешают употребление двух-трех продуктов с низкой калорийностью.
Варианты сытых и голодных разгрузочных дней
Теперь остановимся на меню разгрузочных дней. В интернете вы их найдете великое множество, но мы расскажем о наиболее действенных. Рационы лучше разделить равномерно на 5-6 приемов в течение дня. Последний прием за 2-3 часа до сна.
Яблочный день
Варианты рациона питания:
- 2 кг. несладких яблок и 2 литра чистой питьевой воды или некрепкого зеленого чая без сахара;
- 1 кг. несладких яблок, 600 г. творога, вода.
Яблоки богаты витаминами, антиоксидантами и клетчаткой, способствуют улучшению работы кишечника и почек.
Противопоказания: гастрит, язвенная болезнь желудка и двенадцатиперстной кишки.
Возможен повышенный аппетит и слабительный эффект.

Старайтесь яблоки и творог есть в разные приемы пищи, например творог на завтрак, яблоки на перекус
Фруктово-ягодный день
Рацион питания:
- 1,5 кг любых свежих несладких фруктов и ягод, 2 литра питьевой воды или некрепкого зеленого чая без сахара;
Нельзя: бананы, виноград, сладкие груши, хурму.
Фрукты и ягоды богаты витаминами, минералами и клетчаткой. Очищают кишечник и выводят лишнюю жидкость.
Противопоказания: аллергия на фрукты и ягоды, повышенная кислотность желудка, гастроэзофагеальная рефлюксная болезнь (ГЭРБ).

Разгрузочный день на фруктах переносится легко и очень вкусно
Разгрузочный день на грейпфруте
Варианты рациона питания:
- 1,5 кг. грейпфрута и 2 литра зеленого чая без сахара;
- 1 кг. грейпфрута, 600 г. отварной куриной грудки, 2 литра питьевой воды.
Грейпфрут богат полезными веществами и имеет горьковатый вкус, что способствует снижению аппетита.
Противопоказания: повышенная кислотность желудка, желчнокаменная болезнь, аллергия.

Пищевая ценность грейпфрута всего 35 калорий и он очень полезен, но из-за его горького вкуса не каждый выбирает его в качестве рациона разгрузки
Кефирный день
Варианты рациона питания:
- 1,5 литра нежирного кефира небольшими порциями 5–6 раз в день, вода в любом количестве.
- 1 литр кефира и 400 г. нежирного творога, немного свежих ягод или яблоко, питьевая вода или некрепкий зеленый чай.
Идеален для «разгрузки» после застолий. Ускоряет пищеварение, очищает организм, укрепляет иммунитет, способствует уменьшению отеков.
Противопоказания: непереносимости лактозы, гастриты и язва желудка.

От кефира есть четкое ощущение сытости, поэтому кефирный разгрузочный день один из самых популярных
Молочный разгрузочный день
Варианты рациона питания:
- 6 стаканов маложирного молока в день, употребление воды исключено.
- 1 литр молока и 200 мл. свежевыжатого несладкого фруктового сока (вместе с молоком на ночь).
Укрепляет иммунитет, способствует нормализации микрофлоры кишечника.
Противопоказания: непереносимость лактозы, аллергия, заболевания желудочно-кишечного тракта.

Польза распространяется только на тех, у кого организм усваивает молоко
Белковый разгрузочный день
Рацион питания:
- Завтрак: 2 яйца, кофе без сахара.
- Обед: 200 г отварной куриной грудки, стакан воды.
- Полдник: 200 г куриной грудки, стакан воды или зеленого чая без сахара.
- Ужин: 2 огурца, 1 стакан томатного сока без соли.
Легко переносится благодаря разнообразию продуктов. Главное соблюдать правило: порции — до 200 г., интервал между приемами пищи — около 3-4 часов.

Белковый разгрузочный день похож на рацион правильного питания, но минимума продуктов способствует помогает отдохнуть пищеварению
Огуречный день
Варианты питания:
- 1,5–2 кг свежих огурцов без соли, 2 литра воды или некрепкого зеленого чая без сахара.
- 1.5 кг огурцов, 2 вареных яйца, половина авокадо.
Хорошо очищает кишечник, способствует удалению лишней жидкости из организма.
Противопоказания: заболевания почек, гастрит с повышенной кислотностью.

Яйца с авокадо и огурцом вкусно и полезно сочетаются между собой
День смузи
Рацион питания:
- 5–6 приемов фруктовых, ягодных или овощных смузи, можно с добавлением 1.5% молока или нежирного йогурта
Главная прелесть такой «разгрузки» в разнообразии сочетаний и вкусов.
Смузи — жидкий вариант фруктов и овощей, сохраняет в себе полезные свойства исходных продуктов и при этом не так раздражает желудок, как твердая пища.
Противопоказания: любые заболевания желудка и кишечника, желчнокаменная болезнь.

Выпив 300-500 мл. фруктово-овощных смузи, чувства сытости хватает на несколько часов
Разгрузочный день на гречке
Варианты питания:
- 250 г. гречки, залить ее на ночь кипятком в соотношении 1:3. Разделить на 5 порций и есть без соли и приправ.
- 400 г. отварной гречневой каши в готовом виде, 250 г. тушеных грибов и зеленью, стакан нежирного кефира на ночь.
Гречка богата минеральными веществами и пищевыми волокнами, способствует нормализации работы кишечника, выводит лишнюю жидкость и способствует уменьшению отеков.
Противопоказания: индивидуальная непереносимость, болезни желудка и кишечника, хронические запоры.

Гречку удобно залить кипятком с вечера

И на утро вас будет ждать готовая полезная гречневая каша
Вред разгрузочных дней с точки зрения диетологии
О вреде разгрузочных дней говорят в основном диетологи и профессионалы фитнес-индустрии. В чем именно он заключается и кому категорически нельзя налегать на «разгрузки».
Метаболический стресс
С точки зрения современной науки, ограничения в питании не приводят к стимуляции жиросжигания. При возвращению к обычному рациону результат быстро исчезает, а иногда минус на весах сменяется плюсом.
Причина: питание с заниженной калорийностью тормозит обменные процессы. Организм, «напуганный» внезапной нехваткой питательных веществ, начинает их «экономить» и откладывать про запас. Кроме того, частые «разгрузки» могут приводить к гиповитаминозам, дефициту жизненно важных микроэлементов и связанным с ними проблемам кожи, волос, ногтей и заболеваниям.
Разгрузочные дни — стресс для организма. «Разгрузка» чаще двух раз в неделю приводит к замедлению обмена веществ и неконтролируемому набору веса.
Увлечение разгрузочными днями способно привести к нарушению обмена веществ и ожирению
От гастрита к язве
Разгрузочные дни могут быть опасны для здоровья. Самые популярные продукты для «разгрузки»: многие овощи, яблоки и кефир провоцируют повышение кислотности желудка, создают условия для размножения бактерий, вызывающих гастрит и язвенную болезнь. С учетом того, что гастритом страдает до 25% наших сограждан, опасность приобретает всероссийские масштабы. Вы уверены, что не входите в группу риска? Если нет, для начала обратитесь к гастроэнтерологу.
Разгрузочные дни, как и любые жесткие ограничения в питании, противопоказаны беременным и кормящим женщинам, больным с анемией, хроническими заболеваниями и инфекциями, сопровождающимися истощением сил. Кроме того, следует учитывать, что продукты, используемые для «разгрузок», могут быть противопоказаны в силу специфики недуга.
Разгрузочные дни противопоказаны при многих заболеваниях. При хронических заболеваниях и предрасположенности к ним, обязательно советуйтесь с врачом
Очень хочется кушать
Некоторые люди не переносят разгрузку из-за навязчивого ощущения голода и предпочитают не голодать. Ничего удивительного в этом нет. Фрукты и овощи, как закуска, способствуют выработке пищеварительных соков, и организм в длительном ожидании основного блюда начинает все активней «сигналить» чувством голода.
Кроме того, одно из непременных условий эффективности «разгрузки» — переход к правильному питанию на следующий день. К сожалению, это условие трудновыполнимо для большинства. Ограничения в питании и постоянные мысли о «нормальной» еде пробуждают зверский аппетит. Наутро «в топку» летит все, что попадается под руку. В результате, человек съедает гораздо больше, чем в обычный день. Результата — ноль, а срыв отражается на здоровье.
По наблюдениям врачей, люди, увлекающиеся разгрузочными днями, чаще страдают нарушениями пищевого поведения: компульсивным перееданием, булимией и анорексией. Одна мысль о предстоящей разгрузке приводит к падению запретов и заставляет их наедаться впрок.
Диетологи не советуют отказываться от полноценного правильного питания даже на один день, если для «разгрузки» нет веских причин
И свет не мил, и сон не в руку
Разгрузочные дни, следующие один за другим с небольшими перерывами, держат нервную систему в постоянном напряжении и приводят к хроническому стрессу. Постоянные мысли о еде, головные боли, головокружение и слабость становятся постоянными спутниками жизни. Из-за проблем с концентрацией внимания и памятью снижается работоспособность. Именно поэтому не стоит затевать «разгрузку», если у вас аврал на работе или предстоит важное совещание.
Более того, ученые установили, что ограничения в питании даже на сутки приводят к нарушению синтеза мелатонина, ответственного за сон. Если калорийность питания снижается до 300 ккал в сутки, развивается бессонница. Именно поэтому во время «жесткой разгрузки» бывает тяжело заснуть.
Во время разгрузочного дня старайтесь больше отдыхать. Отложите важные дела и тренировки, займитесь любимым делом и больше гуляйте на свежем воздухе
Памятка
- Разгрузочные дни можно рассматривать только как дополнение к здоровому питанию.
- Увлечение «разгрузкой» замедляет обмен веществ и мешает похудению.
- Оптимально проводить не более 2 разгрузочных дней в неделю с перерывом 2-3 дня.
- Разгрузочные дни — отдых для пищеварительной системы после «праздника живота», но если вы постоянно следите за питанием «разгрузка» вам не нужна.
- Разгрузочные дни бывают «голодные», подразумевающие употребление одного продукта, и «сытые», разрешающие два-три продукта и переносящиеся легче.
- Общая калорийность рациона питания во время «разгрузки» не должна превышать 500-600 ккал.
- Не забывайте о воде: выпивайте около 2 литров чистой воды в сутки.
- Ужин перед разгрузочным днем и завтрак после него должны быть легкими.
- Во время разгрузочного дня нужно больше отдыхать, важные дела и тренировки лучше оставить «на потом».
- Занятия по душе и прогулки помогут отвлечь внимание от еды.
Разгрузочные дни помогут сбросить несколько килограмм, но сильно похудеть не получится. Хотите узнать, как добиться тела своей мечты без строгих ограничений и диет? Без изнуряющих тренировок и чувства вины.
Укажите свой email, нажмите кнопку скачать ↓
lively.ru
Разгрузочные дни для похудения — 8 вариантов
Один из простых способов сбросить лишний вес – проводить раз в неделю для похудения разгрузочные дни, вариантов которых очень много. Есть рецепты, которые помогают сбросить до 3 кг в короткие сроки.
Содержание материала:
Правила проведения разгрузочных дней
Разгрузочные дни можно назвать краткосрочной монодиетой.
 Замечательный способ очистить организм, сбросить лишний вес, улучшить самочувствие — разгрузочный день.
Замечательный способ очистить организм, сбросить лишний вес, улучшить самочувствие — разгрузочный день.Они помогают организму отдохнуть от обилия пищи, вывести шлаки с токсинами и практикуются в таких случаях:
- после периода праздников и застолий;
- в конце длительных диет;
- в качестве регулярной практики самоконтроля веса.
Но нужно понимать, что избавление от лишних килограммов происходит не от сжигания жировых отложений, а в процессе вывода лишней жидкости и накопившихся отходов.
Необходимо придерживаться общепринятых правил:
- Проводить разгрузку не чаще и не реже 1 раза в 7 дней.
- Уменьшить физические нагрузки, у организма просто не будет хватать энергии для этого и он будет работать на износ.
- Выбирать для разгрузки дни с плотным графиком. Обилие дел отвлекает от постоянных мыслей о пище, чего не скажешь о тех случаях, когда приходится целый день сидеть дома.
- Объем суточного рациона не должен превышать 700 г, если речь идет о белках, и 1,8—2 кг, если имеются в виду овощи и фрукты.
- Выпивать в день не менее 2 л воды, при этом основную часть нужно употребить до обеда.
После разгрузки не стоит сразу набрасываться на еду.
Организм не сможет быстро адаптироваться к новому режиму питания, поэтому проблемы с пищеварением будут гарантированы.
Самые эффективные разгрузочные дни для похудения
Выбирая продукт для разгрузочного дня, нужно ориентироваться не только на свои предпочтения в пище, но и на потенциальный эффект. Любимая многими гречка может дать похудение не более 1,2—1,5 кг, а вот огурцы в лучших случаях даже до 3,5 кг.
 Чтобы настроить организм на нужный режим вечером можно съесть легкое блюдо.
Чтобы настроить организм на нужный режим вечером можно съесть легкое блюдо.Готовиться к разгрузке нужно заранее. Если накануне хорошо наесться, то на следующий день человек будет испытывать сильное чувство голода. Вечером нужно съесть легкое низкокалорийное блюдо, чтобы настроить организм на новый режим.
Фруктовые и овощные разгрузочные дни
Проще всего провести разгрузку на овощах или фруктах. Самый популярный овощ – огурец. В нем содержится рекордно низкое количество калорий и немало тартроновой кислоты, которая замедляет процесс превращения углеводов в жиры. Суточная норма калорий при употреблении одних огурцов едва превышает 300 единиц. За день нужно съесть 1,5 кг огурцов без соли и масла. Если трудно, можно добавить в рацион 2 вареных яйца.
 Если во время разгрузочных дней питаться одними фруктами, можно добиться отличного результата в короткий срок!
Если во время разгрузочных дней питаться одними фруктами, можно добиться отличного результата в короткий срок!Дни на фруктах подойдут сладкоежкам. Лучше всего провести такую разгрузку летом или в начале осени, когда сезонные фрукты в изобилии и доступны.
Чаще всего для похудения используют:
- яблоки;
- дыню;
- арбуз;
- сливы;
- персики;
- ананасы.
Вариант на кефире
Разгрузочные дни на кефире переносятся довольно легко, так как продукт достаточно сытный. Это хорошая подготовка к монодиетам. Кефир подавляет процессы гниения, выводит конечные продукты метаболизма, улучшает микрофлору кишечника, убирает тяжесть в желудке и усваивается в течение часа. Но людям, которые плохо переносят кисломолочные продукты, лучше отказаться от такого способа, так как они будут страдать от повышенного газообразования и неприятного чувства в желудке.
 Разгрузочные дни на кефире позволяют быстро избавиться от лишнего жира.
Разгрузочные дни на кефире позволяют быстро избавиться от лишнего жира.За день нужно выпить 6—7 стаканов кефира. Важно правильно выбрать продукт – свежий кефир может вызвать метеоризм и диарею, а уже простоявший более 3 суток – запор.
Разгрузка с помощью гречки или риса
Разгрузочные дни на гречке не приводят к дисбалансу или недостатку полезных веществ, так как в каждой крупинке содержится немалое количество витаминов и элементов. В гречке присутствуют медленные углеводы, поэтому ощущение сытости сохраняется в течение длительного времени. Из недостатков – не слишком большая потеря килограммов.
 Разгрузочный день на основе одной лишь гречки позволяет избавиться до 1 кг лишнего веса.
Разгрузочный день на основе одной лишь гречки позволяет избавиться до 1 кг лишнего веса.Нужно отдать предпочтение ядрице, продел не годится. Крупу не нужно варить, достаточно залить ее кипятком и оставить на некоторое время для разбухания. Говорят, что такой каши можно есть сколько хочется. Но так как в крупу запрещено добавлять соль, молоко и масло, много съесть ее не получится. Есть нужно маленькими порциями, но часто.
Не нужно забывать и о питьевом режиме – необходимо выпить не менее 2 л воды.
Можно устроить и разгрузочные дни на рисе. Много веса на них не потеряешь, но избавиться от 0,6—1 кг можно.
- Рис очищает от шлаков.
- Убирает отеки.
- Выводит лишнюю жидкость.
- Обволакивает стенки желудка, что делает его полезным для людей с проблемами пищеварения.
Лучше всего использовать не белый, а бурый сорт. На стакан крупы нужно взять 500—600 мл воды. Добавлять сахар, соль, приправы и масло не стоит. Объем риса нужно разделить на 5 частей и съедать их каждые 3 ч. В перерывах можно пить воду или зеленый чай без сахара.
Разгрузочные дни на воде
Первый раз выдержать весь день без пищи, употребляя одну воду, сложно. Тем не менее, это один из самых эффективных способов избавления от лишнего веса. Поэтому стоит приложить усилия и попробовать этот метод — результат виден на весах уже на следующее утро.
 Разгрузочные дни для похудения на воде потребуют максимум воли и терпения.
Разгрузочные дни для похудения на воде потребуют максимум воли и терпения.Чтобы не пить одну воду, можно добавить в нее лимон (на 1 л воды сок одного плода). За день нужно выпить не менее 2,5 л такого напитка. Пить следует небольшими порциями в течение дня.
На твороге или молоке
Творожные дни довольно востребованные среди худеющих всего мира. Этот белковый продукт устраняет чувство голода и дает долгое ощущение сытости. Главное, не употреблять обезжиренный продукт, так как это нарушает метаболизм. Оптимальная жирность – от 1,5 до 1,8 процентов.
 Принцип такой же, как и у разгрузочного дня на кефире.
Принцип такой же, как и у разгрузочного дня на кефире.400—500 г творога нужно разделить на 5—6 частей, примерно по 80—85 г каждая, и употреблять его каждые 2,5—3 ч с несколькими ломтиками яблока. Для активного очищения организма за 25 мин до еды полезно выпивать 300—400 мл чистой воды.
Если организм хорошо усваивает молочные продукты, можно попробовать пить одно молоко. В течение дня нужно употребить 2 л молока, разделив его на 7 приемов. Если мучает голод, в промежутках можно съесть апельсин или немного творога.
Яблочные разгрузочные дни
Регулярное употребление яблок способно значительно улучшить самочувствие. В них много клетчатки, органических кислот, витаминов и микроэлементов. Они стимулируют обмен веществ, поэтому яблоки – одни из лучших продуктов для похудения.
 Одним из самых лучших считается разгрузочный день на яблоках.
Одним из самых лучших считается разгрузочный день на яблоках.Микробиологи доказали, что регулярное употребление яблок способствует значительному увеличению бактерий, отвечающих за процесс переваривания пищи. Но людям с болезнями желудка нужно быть осторожными — кислые фрукты могут только усугубить ситуацию при гастритах с повышенной кислотностью.
Меню очень простое: за весь день нужно съесть 1400—1500 г свежих или запеченных плодов. Это количество необходимо разделить на 5—6 приемов. Лучше 2/3 этого количества съесть в сыром виде, а 1/3 – в печеном. В запеченных яблоках больше пектина – эффективного адсорбента. Пить можно воду и яблочный сок или компот без подсластителей.
Яблоки обогащают организм худеющего железом и необходимыми витаминами, выводят излишки плохого холестерина, защищают от развития онкологических новообразований.
Разгрузка с помощью овсянки
Этот способ поможет похудеть тем, кто не любит голодать. Овсянка – продукт с низким гликемическим индексом, поэтому чувство сытости будет сохраняться длительное время. В ней много клетчатки, что очень полезно для кишечника. Не стоит брать хлопья, нужно отдать предпочтение цельному зерну.
 Один из самых щадящих способов.
Один из самых щадящих способов.Классический способ разгрузки выглядит так:
- Отварить 200 г каши на воде или молоке, разбавленном водой. Добавлять соль и сахар не нужно.
- Полученный объем разделить на 5 небольших частей.
- Съесть все в течение дня через одинаковые промежутки времени.
Если каша сильно пресная, в нее можно добавить ягоды, яблоки или сухофрукты.
Такая разгрузка помогает убрать несколько сот грамм, вывести лишнюю жидкость, улучшить цвет лица и состояние кожи.
Разгрузочные дни по методике Малышевой
Диетолог Малышева помогла большому количеству людей привести себя в форму и перейти на здоровое питание.
 Разгрузочные дни от Елены Малышевой направлены не только на похудение, но и на то, чтобы дать организму отдохнуть от количества потребляемой пищи.
Разгрузочные дни от Елены Малышевой направлены не только на похудение, но и на то, чтобы дать организму отдохнуть от количества потребляемой пищи.Также она рекомендует раз в неделю проводить разгрузочные дни:
- Овощной. Сделать салат из моркови, свеклы и сельдерея. Разделить на 6 порций и есть в течение дня.
- Горький. В день можно съесть 5 грейпфрутов, выпить 1 л зеленого чая и 2 л простой воды.
- Белковый. В течение дня можно съесть 5—6 небольших порций отварной курицы. Соль добавлять в минимальном количестве и, по желанию, сбрызнуть мясо лимонным соком.
Первые два способа дают возможность сбросить более 1 кг. Последний вариант более сытный и потеря веса будет гораздо меньшей.
Как завершить разгрузочный день
 Выход из разгрузки тоже должен быть правильным. Ассортимент и количество употребляемой пищи нужно увеличивать постепенно.
Выход из разгрузки тоже должен быть правильным. Ассортимент и количество употребляемой пищи нужно увеличивать постепенно.Утром после разгрузки обязательно нужно выпить 1 ст. л. подсолнечного или растительного масла. Это разгоняет застой желчи. На следующий день нужно отдать предпочтение овощным салатикам и жидкой пище – легким вегетарианским супчикам. Нужно сконцентрировать свое внимание на ощущении легкости в теле, а не на желании поесть.
Меню разгрузочных дней на неделю
Меню разгрузочных дней можно составлять индивидуально. Главное, отдавать предпочтение сезонным и качественным продуктам.
 Меню можно составить самостоятельно.
Меню можно составить самостоятельно.- Проще всего составить меню на овощные дни. Овощи можно использовать любые, за исключением картофеля, так как в нем много крахмала. Из моркови, свеклы, капусты, огурцов, помидоров делают вкусные салаты. Но соль в них лучше не добавлять – с этим хорошо справится лук, чеснок, лимонный сок и пряности: петрушка, базилик, укроп. Заправлять лучше оливковым или льняным маслом. В конце дня перед сном можно выпить стакан нежирного кефира.
- Фруктово-ягодные дни хороши тем, что в разрешенные 1,5 кг можно включить любые продукты по своему усмотрению. Если фрукты не насыщают, их можно дополнить творогом, кефиром или йогуртом.
- Изредка полезно проводить рыбные, мясные и молочные дни. Рыбу нежирных сортов всегда готовят на пару и дополняют овощными салатами. Из мяса нужно отдать предпочтение телятине, индюшатине и курице. Меню молочного дня может состоять из молока, творога, йогурта и кефира. Главное, употреблять их в небольших количествах, но часто.
Пить можно овощные и фруктовые соки, компоты, соки, отвар шиповника, зеленый чай и воду. На основе этих рекомендаций можно составить меню по своему усмотрению.
Польза, вред и противопоказания
Польза разгрузочных дней неоспорима. Это настоящий отдых для пищеварительной системы. Они стимулируют внутриклеточные обменные процессы, выводят шлаки и токсины, разгружают сердечно-сосудистую систему, нормализуют кислотно-щелочной баланс.
 Разгрузочные дни необходимо проводить каждому человеку.
Разгрузочные дни необходимо проводить каждому человеку.Устраивать разгрузку в период беременности или кормления грудью строго запрещено. Любое недомогание или болезнь тоже являются серьезным противопоказанием.
Разгрузочные дни – хорошее дополнение к здоровому питанию. Но заметную пользу от них можно ощутить только при регулярном проведении.
attuale.ru
Разгрузочные дни для похудения, самые эффективные варианты
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
medside.ru






 Острая кишечная непроходимость – это нарушение нормального продвижения пищи по желудочно-кишечному тракту, вызванное механическими (обструкция просвета кишечника изнутри или снаружи), функциональными или динамическими (спазм или паралич кишечной стенки) причинами. Учитывая вышесказанное, выделяют механическую и динамическую кишечную непроходимость.
Острая кишечная непроходимость – это нарушение нормального продвижения пищи по желудочно-кишечному тракту, вызванное механическими (обструкция просвета кишечника изнутри или снаружи), функциональными или динамическими (спазм или паралич кишечной стенки) причинами. Учитывая вышесказанное, выделяют механическую и динамическую кишечную непроходимость.
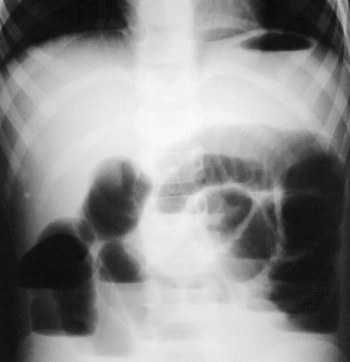

 Эти три симптома кишечной непроходимости имеют особенности, свойственные данному состоянию, поэтому стоит поговорить о них чуть подробнее.
Эти три симптома кишечной непроходимости имеют особенности, свойственные данному состоянию, поэтому стоит поговорить о них чуть подробнее.












 Повышенное содержание мочевой кислоты в кровеносной системе человека, носит название гиперурикемия, данные симптомы могут привести к появлению почечной недостаточности и проявлению подагры. Если тщательно следить за уровнем содержания мочевины в крови, можно избежать негативных последствий. Причины, симптомы и лечение того, что мочевая кислота в крови повышена изложены в этой статье.
Повышенное содержание мочевой кислоты в кровеносной системе человека, носит название гиперурикемия, данные симптомы могут привести к появлению почечной недостаточности и проявлению подагры. Если тщательно следить за уровнем содержания мочевины в крови, можно избежать негативных последствий. Причины, симптомы и лечение того, что мочевая кислота в крови повышена изложены в этой статье.
 сосудов, в результате нарушается функционирование пищеварительной системы. Следует отметить, что у детей, мужчин и женщин эти признаки заболевания проявляются по-разному.
сосудов, в результате нарушается функционирование пищеварительной системы. Следует отметить, что у детей, мужчин и женщин эти признаки заболевания проявляются по-разному. натрия в коленях и локтях). Если вовремя не начать лечение, симптомы могут лишь ухудшаться, т.е. будет проявляться отечность. Малейшее движение будет способствовать проявлению боли в суставах и пояснице, а также боли будут при мочеиспускании. При хронической болезни большая концентрация в организме солей натрия может привести к повреждению кровеносных сосудов, резкому повышению артериального давления, появление стенокардии или инфаркту.
натрия в коленях и локтях). Если вовремя не начать лечение, симптомы могут лишь ухудшаться, т.е. будет проявляться отечность. Малейшее движение будет способствовать проявлению боли в суставах и пояснице, а также боли будут при мочеиспускании. При хронической болезни большая концентрация в организме солей натрия может привести к повреждению кровеносных сосудов, резкому повышению артериального давления, появление стенокардии или инфаркту. 





 Тянущие болезненные ощущения внизу живота, которые становятся выраженней до появления месячных.
Тянущие болезненные ощущения внизу живота, которые становятся выраженней до появления месячных. Аденоматозные – подобные новообразования называются атипичными, они различны однородным структурой и способны увеличиваться до 40 мм и более. Таким наростам свойственна значительная опасность преобразования в онкологию и цервикальный рак, именно поэтому следом за их хирургическим удалением женщинам почти всегда показан химиотерапевтическое воздействие;
Аденоматозные – подобные новообразования называются атипичными, они различны однородным структурой и способны увеличиваться до 40 мм и более. Таким наростам свойственна значительная опасность преобразования в онкологию и цервикальный рак, именно поэтому следом за их хирургическим удалением женщинам почти всегда показан химиотерапевтическое воздействие; При обычном гинекологическом осмотре, врач в зеркалах может увидеть увеличение шейки, ее утолщение, и кроме того грибовидные наросты, по-обыкновению насыщенно-розового окраса, похожие на гроздь, либо круглой формы.
При обычном гинекологическом осмотре, врач в зеркалах может увидеть увеличение шейки, ее утолщение, и кроме того грибовидные наросты, по-обыкновению насыщенно-розового окраса, похожие на гроздь, либо круглой формы. Для точной постановки диагноза применяются также гистологическое изучение соскоба, взятого из цервикального канала.
Для точной постановки диагноза применяются также гистологическое изучение соскоба, взятого из цервикального канала. Кровопотери, которые влекут за собой анемию и железодифицит;
Кровопотери, которые влекут за собой анемию и железодифицит; Хирургическое лечение — в обязательном порядке.
Хирургическое лечение — в обязательном порядке. Гистероскопия —гинекологический осмотр полости детородного органа, с применением гистероскопа (оптиковолоконного приспособления).
Гистероскопия —гинекологический осмотр полости детородного органа, с применением гистероскопа (оптиковолоконного приспособления). На полипы незначительных размеров действуют холодом — это способ криодеструкции. Один из результативнейших методов устранения наростов в нынешней медицинской практике.
На полипы незначительных размеров действуют холодом — это способ криодеструкции. Один из результативнейших методов устранения наростов в нынешней медицинской практике. Если полипозная ткань полностью не удалена в процессе хирургической операции, то вполне возможно возвращение патологии.
Если полипозная ткань полностью не удалена в процессе хирургической операции, то вполне возможно возвращение патологии. Употреблять тысячелистник советуют внутрь. В этих целях необходимо взять 1 чайную ложку сухого тысячелистника и залить 250 мл кипятка. Накрыть и настаивать в продолжении 5 -10 минут. Выпивать настой требуется теплым от 1 до 4 стаканов в сутки, в зависимости от состояния и размера нароста на шейке матки. Длительность лечения 2-3 месяца.
Употреблять тысячелистник советуют внутрь. В этих целях необходимо взять 1 чайную ложку сухого тысячелистника и залить 250 мл кипятка. Накрыть и настаивать в продолжении 5 -10 минут. Выпивать настой требуется теплым от 1 до 4 стаканов в сутки, в зависимости от состояния и размера нароста на шейке матки. Длительность лечения 2-3 месяца. Чай для употребления вовнутрь: 1 чайную ложку сухой травы или цветов крапивы залить 1 стаканом кипятка. Накрыть и настоять примерно 4 -5 минут. Выпивать по 1-2 стакана чая в сутки до полного устранения симптоматики и приведения в норму функций детородного органа.
Чай для употребления вовнутрь: 1 чайную ложку сухой травы или цветов крапивы залить 1 стаканом кипятка. Накрыть и настоять примерно 4 -5 минут. Выпивать по 1-2 стакана чая в сутки до полного устранения симптоматики и приведения в норму функций детородного органа. Примочки из хвоща полевого. При полипозах на цервикальной шейке большой результат могут обеспечить компрессовые примочки из хвоща полевого. Приготавливаются они следующим образом: 5-6 столовых ложек сухой травы хвоща следует поместить на сито и разместить над емкостью с кипящей водой — таким образом, чтобы пар достигал и укутывал растение. По истечении нескольких минут, в момент когда трава становится влажной и горячей, необходимо переместить ее на марлю и приложить в область пониже живота. Дополнительно обернуться теплым пледом. Как только компрессный состав охладится, его нужно снова нагревать. Одну и ту же траву можно эксплуатировать четырехкратно в сутки, периодически нагревая его. Данный способ следует выполнять ежедневно до полного устранения полипа на цервикальном канале. Подавляющему большинству пациенток такое воздействие обеспечило возможность избежания хирургического вмешательства.
Примочки из хвоща полевого. При полипозах на цервикальной шейке большой результат могут обеспечить компрессовые примочки из хвоща полевого. Приготавливаются они следующим образом: 5-6 столовых ложек сухой травы хвоща следует поместить на сито и разместить над емкостью с кипящей водой — таким образом, чтобы пар достигал и укутывал растение. По истечении нескольких минут, в момент когда трава становится влажной и горячей, необходимо переместить ее на марлю и приложить в область пониже живота. Дополнительно обернуться теплым пледом. Как только компрессный состав охладится, его нужно снова нагревать. Одну и ту же траву можно эксплуатировать четырехкратно в сутки, периодически нагревая его. Данный способ следует выполнять ежедневно до полного устранения полипа на цервикальном канале. Подавляющему большинству пациенток такое воздействие обеспечило возможность избежания хирургического вмешательства. Нужно перемешать в равных пропорциях мед и сок алоэ, насытить составом ватный тампон и ввести на ночь внутрь влагалища.
Нужно перемешать в равных пропорциях мед и сок алоэ, насытить составом ватный тампон и ввести на ночь внутрь влагалища. Не допускать стрессов и депрессий;
Не допускать стрессов и депрессий;
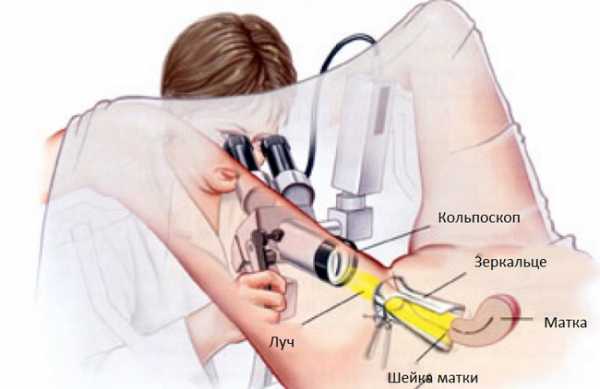

























 Психология похудения. Как похудеть без диет.
Психология похудения. Как похудеть без диет.

 Сколько калорий нужно в день, чтобы похудеть? Расчет нормы калорий онлайн!
Сколько калорий нужно в день, чтобы похудеть? Расчет нормы калорий онлайн!  TDEE-калькулятор: Расчет нормы калорий с учетом уровня физической активности
TDEE-калькулятор: Расчет нормы калорий с учетом уровня физической активности 
 Как похудеть: руководство по снижению веса
Как похудеть: руководство по снижению веса  Силовые и кардио для сжигания жира: как их сочетать?
Силовые и кардио для сжигания жира: как их сочетать? 






















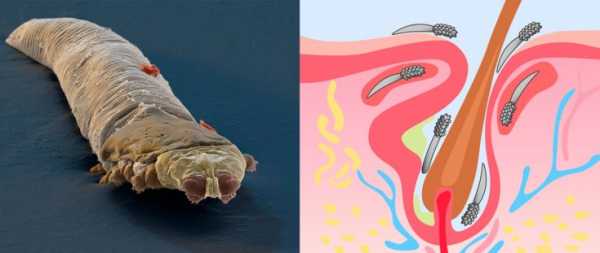





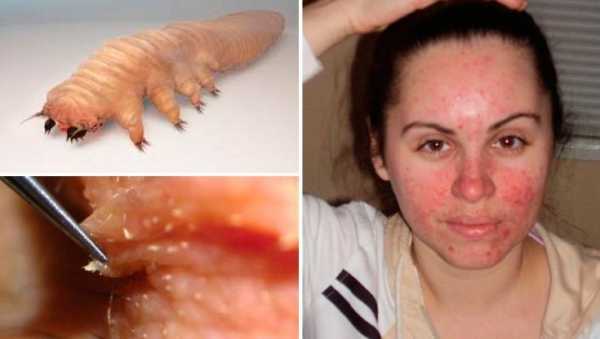



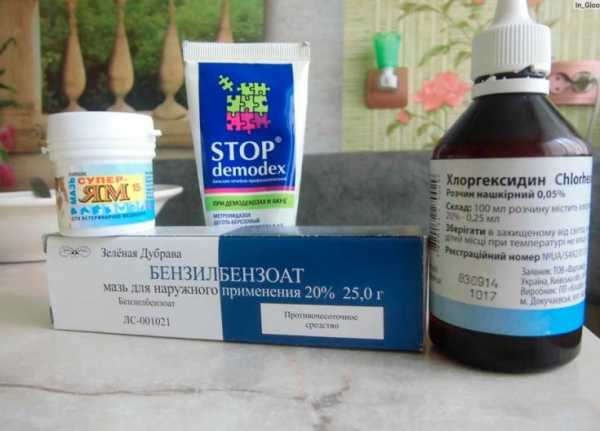




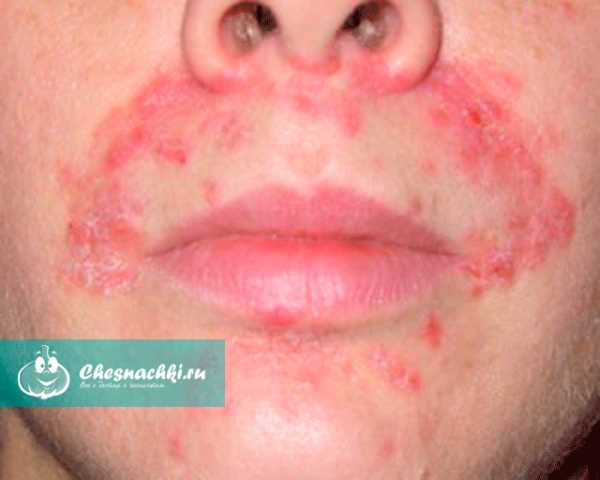








 Демодекоз: лечение демодекоза
Демодекоз: лечение демодекоза

 Одним из самых эффективных средств на сегодняшний день, про которое множество положительных отзывов по лечению демодекса на лице, считается «DEMODEX COMPLEX».
Одним из самых эффективных средств на сегодняшний день, про которое множество положительных отзывов по лечению демодекса на лице, считается «DEMODEX COMPLEX».
 В отсутствие патологических отклонений жжение в мочевом пузыре не ощущается. Боль во время посещений туалета появляются от инфекционных болезней и вредных микроскопических организмов.
В отсутствие патологических отклонений жжение в мочевом пузыре не ощущается. Боль во время посещений туалета появляются от инфекционных болезней и вредных микроскопических организмов. Сюда относятся болезни, причинами которых становятся вредные микробы. Наиболее распространены стафилококки и палочки кишечные. Зачастую врачи выявляют у пациента инфекции, передаваемые половыми путями.
Сюда относятся болезни, причинами которых становятся вредные микробы. Наиболее распространены стафилококки и палочки кишечные. Зачастую врачи выявляют у пациента инфекции, передаваемые половыми путями.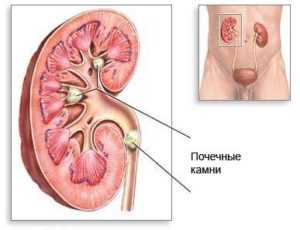 Новообразования доброкачественного и злокачественного характера. Любая опухоль либо полип способны стать причиной появления болей в человеческом организме. Инородное тело представляет собой препятствие для нормального выхода мочи.
Новообразования доброкачественного и злокачественного характера. Любая опухоль либо полип способны стать причиной появления болей в человеческом организме. Инородное тело представляет собой препятствие для нормального выхода мочи.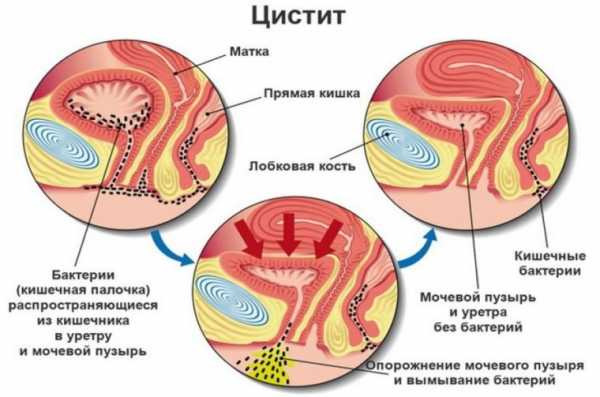
 От наиболее часто встречающихся цистита и уретрита известно большое количество препаратов не только растительного, но и синтетического происхождения. Если проблема связана с образованием камней, то необходимо исследовать отложения и назначить лечение на основании их природы.
От наиболее часто встречающихся цистита и уретрита известно большое количество препаратов не только растительного, но и синтетического происхождения. Если проблема связана с образованием камней, то необходимо исследовать отложения и назначить лечение на основании их природы.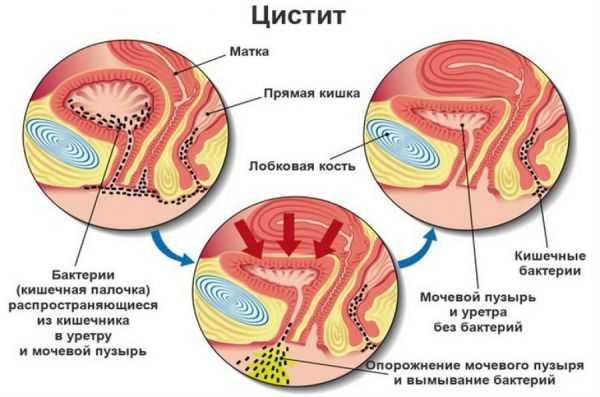
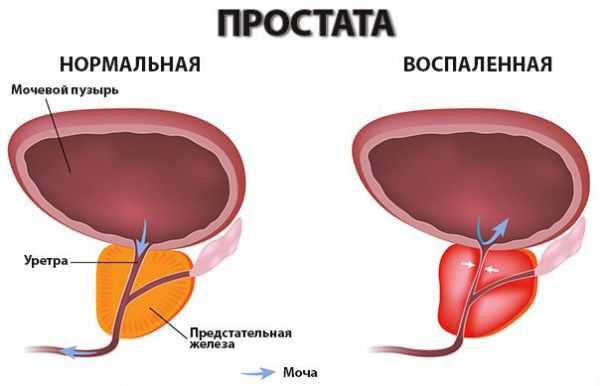
 Зуд и жжение при мочеиспускании – неприятные ощущения, которые появляются практически у каждого человека. Такое состояние сопровождается различными признаками и может быть следствием многих заболеваний или воздействия неблагоприятных факторов.
Зуд и жжение при мочеиспускании – неприятные ощущения, которые появляются практически у каждого человека. Такое состояние сопровождается различными признаками и может быть следствием многих заболеваний или воздействия неблагоприятных факторов. Группа заболеваний включает воспалительные процессы органов половой и выделительной системы, в том числе мочевого пузыря и уретры.
Группа заболеваний включает воспалительные процессы органов половой и выделительной системы, в том числе мочевого пузыря и уретры.
 Гигиенические средства раздражают эпителий, от этого появляется дискомфорт при мочеиспускании. Например, используется жесткая туалетная бумага.
Гигиенические средства раздражают эпителий, от этого появляется дискомфорт при мочеиспускании. Например, используется жесткая туалетная бумага. Использование косметических средств для ухода за интимными местами нарушает естественную микрофлору влагалища, что приводит к дискомфорту, жжению, зуду.
Использование косметических средств для ухода за интимными местами нарушает естественную микрофлору влагалища, что приводит к дискомфорту, жжению, зуду. Сопутствующие болезни или патологии усиливают давление на уретру. К ним относятся камни в мочевом пузыре, опухоли, спайки, рубцы.
Сопутствующие болезни или патологии усиливают давление на уретру. К ним относятся камни в мочевом пузыре, опухоли, спайки, рубцы. Зуд и жжение в конце мочеиспускания – главный симптом многих заболеваний инфекционного и неинфекционного характера.
Зуд и жжение в конце мочеиспускания – главный симптом многих заболеваний инфекционного и неинфекционного характера. Для устранения симптомов, неприятных проявлений, когда щипет после мочеиспускания, зудит, жжет, болит, важно установить истинные причины данного состояния. Что делать с этими проявлениями? Для этого понадобится помощь уролога, гинеколога, венеролога, андролога. Только после полноценного обследования можно определить, как лечить заболевание.
Для устранения симптомов, неприятных проявлений, когда щипет после мочеиспускания, зудит, жжет, болит, важно установить истинные причины данного состояния. Что делать с этими проявлениями? Для этого понадобится помощь уролога, гинеколога, венеролога, андролога. Только после полноценного обследования можно определить, как лечить заболевание. При недостаточно грамотном лечении болезней, при которых возникают неприятные ощущения в виде резей, жжения, зуда при мочеиспускании, наступают осложнения.
При недостаточно грамотном лечении болезней, при которых возникают неприятные ощущения в виде резей, жжения, зуда при мочеиспускании, наступают осложнения. Жжение и зуд при мочеиспускании – симптомы, которые говорят о патологических процессах в мочеиспускательной системе. Самолечение не отменяет визита к врачу.
Жжение и зуд при мочеиспускании – симптомы, которые говорят о патологических процессах в мочеиспускательной системе. Самолечение не отменяет визита к врачу.
 Вызвать пиелонефрит может синегнойная палочка.
Вызвать пиелонефрит может синегнойная палочка.
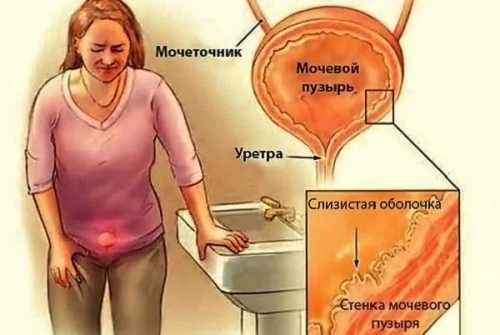

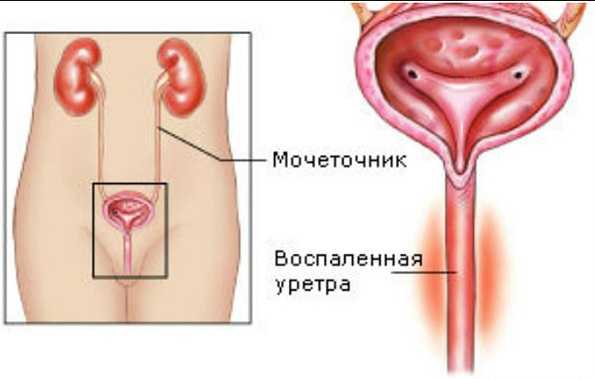





 Появление зуда и жжения может свидетельствовать о наличии серьезных патогенных процессов, происходящих в организме. Чаще всего это не единственные проявления и существует целый комплекс сопутствующих симптомов. Если появляются какие-либо выделения, то их, скорее всего, вызвали заболевания передающиеся половым путем. Дискомфорт может наступать как до, во время и после мочеиспускания.
Появление зуда и жжения может свидетельствовать о наличии серьезных патогенных процессов, происходящих в организме. Чаще всего это не единственные проявления и существует целый комплекс сопутствующих симптомов. Если появляются какие-либо выделения, то их, скорее всего, вызвали заболевания передающиеся половым путем. Дискомфорт может наступать как до, во время и после мочеиспускания. У мужчин наружное отверстие мочеиспускательного канала чаще подвергается травмам. Это обусловлено его расположением. Мастурбация, активный половой акт, занятия спортом, езда верхом на лошади или мотоцикле способны нанести повреждение и спровоцировать появление боли и неприятных ощущений.
У мужчин наружное отверстие мочеиспускательного канала чаще подвергается травмам. Это обусловлено его расположением. Мастурбация, активный половой акт, занятия спортом, езда верхом на лошади или мотоцикле способны нанести повреждение и спровоцировать появление боли и неприятных ощущений.

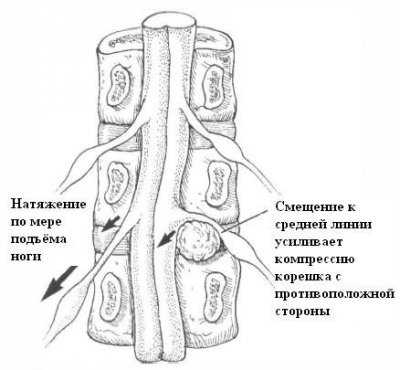
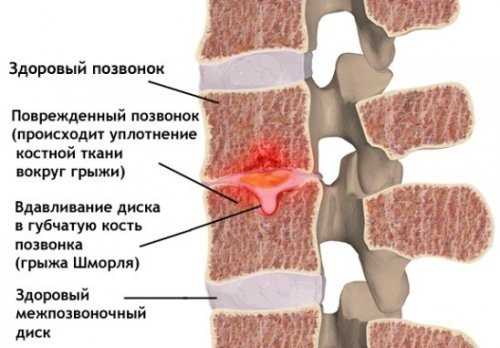
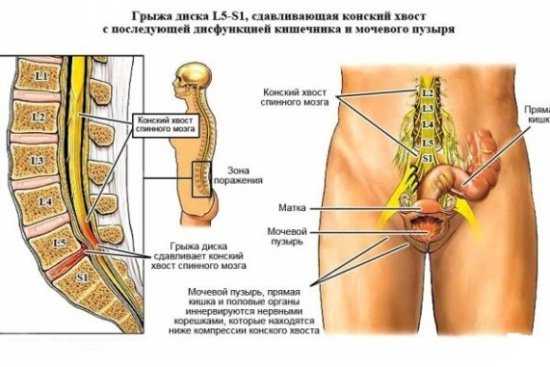

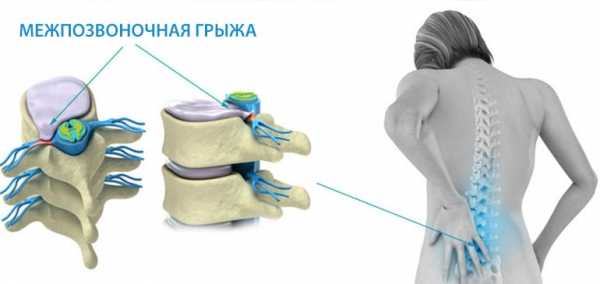
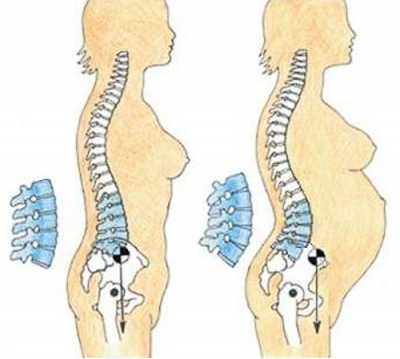 Особенно нелегко приходится женщина во время беременности, когда поясничный отдел сильно искривлён, и на него воздействует дополнительная нагрузка.
Особенно нелегко приходится женщина во время беременности, когда поясничный отдел сильно искривлён, и на него воздействует дополнительная нагрузка.
 У мужчин и женщин межпозвоночная грыжа характеризуется сходными признаками – болью в пояснице, нарушением осанки, люмбаго и онемением нижних конечностей.
У мужчин и женщин межпозвоночная грыжа характеризуется сходными признаками – болью в пояснице, нарушением осанки, люмбаго и онемением нижних конечностей. Как развивается грыжа позвоночника?
Как развивается грыжа позвоночника? Грыжи позвоночного столба в большинстве случаев регистрируются в спинном отделе, а именно между 5 и 4 поясничным (L4-L5) или между 5 поясничным и первым крестцовым позвонками (L5-S1). Преимущественное возникновение грыж в этих отделах связано с повышенной нагрузкой и анатомическими особенностями межпозвоночных связок.
Грыжи позвоночного столба в большинстве случаев регистрируются в спинном отделе, а именно между 5 и 4 поясничным (L4-L5) или между 5 поясничным и первым крестцовым позвонками (L5-S1). Преимущественное возникновение грыж в этих отделах связано с повышенной нагрузкой и анатомическими особенностями межпозвоночных связок.
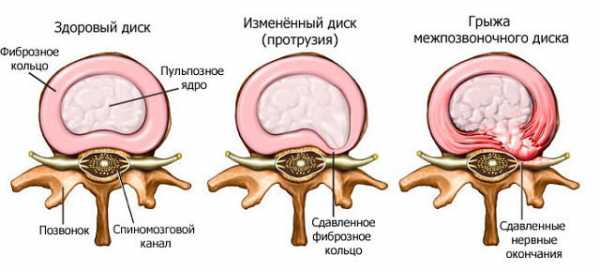







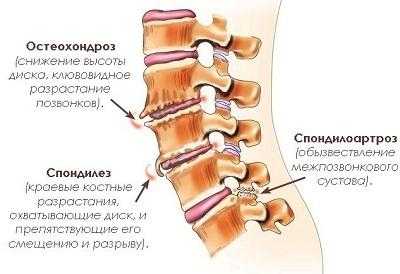

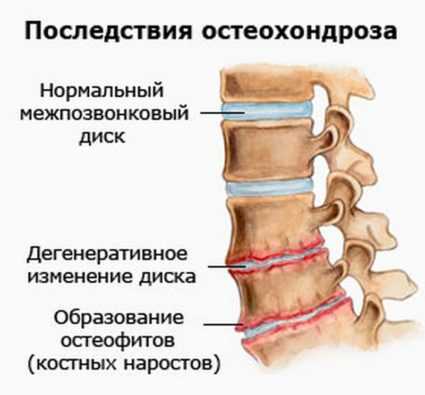





 Согласно статистическим данным, самой частой локализацией грыжи позвоночника, а точнее межпозвонкового диска, является пояснично-крестцовый отдел.
Согласно статистическим данным, самой частой локализацией грыжи позвоночника, а точнее межпозвонкового диска, является пояснично-крестцовый отдел.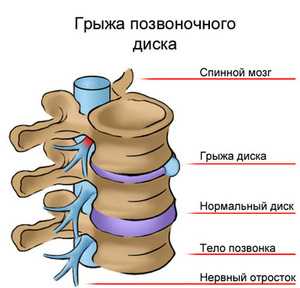 Грыжа диска в пояснично-крестцовом отделе позвоночника проявляется ограничением движений, компенсаторной позой, выраженным болевым синдромом и неврологическими нарушениями, такими как онемение или жжение в зоне иннервации сдавленного корешка спинномозгового нерва, снижение тонуса и прогрессирующая атрофия мышц нижней конечности.
Грыжа диска в пояснично-крестцовом отделе позвоночника проявляется ограничением движений, компенсаторной позой, выраженным болевым синдромом и неврологическими нарушениями, такими как онемение или жжение в зоне иннервации сдавленного корешка спинномозгового нерва, снижение тонуса и прогрессирующая атрофия мышц нижней конечности.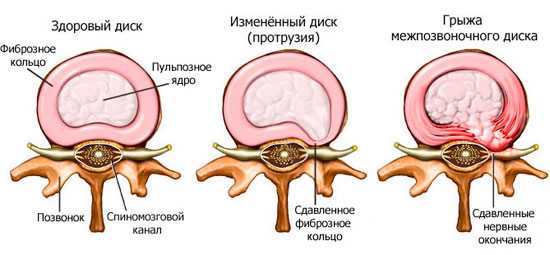
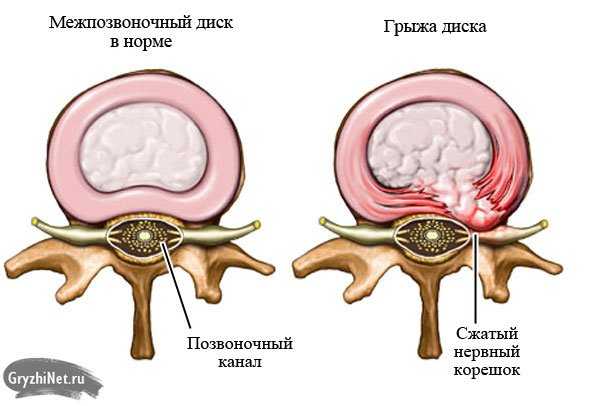
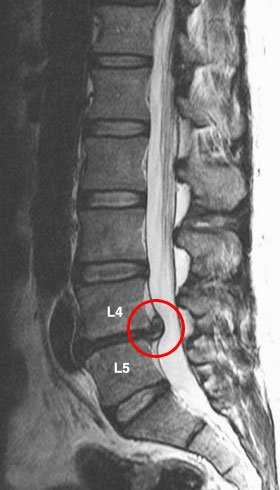






 Рассматриваемые проблемы и связанные с ними неприятные проявления беспокоят примерно треть пациентов, перешагнувших сорокалетний рубеж, но могут затрагивать и молодых людей.
Рассматриваемые проблемы и связанные с ними неприятные проявления беспокоят примерно треть пациентов, перешагнувших сорокалетний рубеж, но могут затрагивать и молодых людей.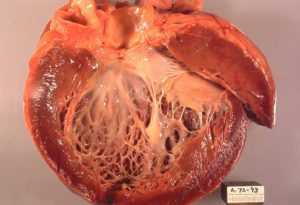
 Сводит до минимума употребление соли, а также жидкости.
Сводит до минимума употребление соли, а также жидкости. Диета, направленная на борьбу с атеросклерозом исключает сахар и сладости, а также:
Диета, направленная на борьбу с атеросклерозом исключает сахар и сладости, а также:






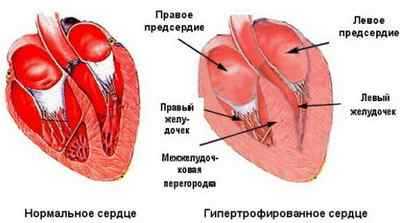
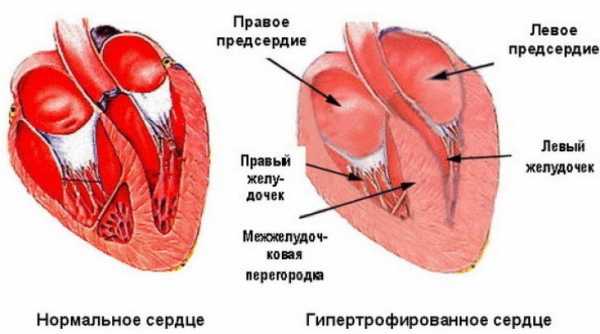
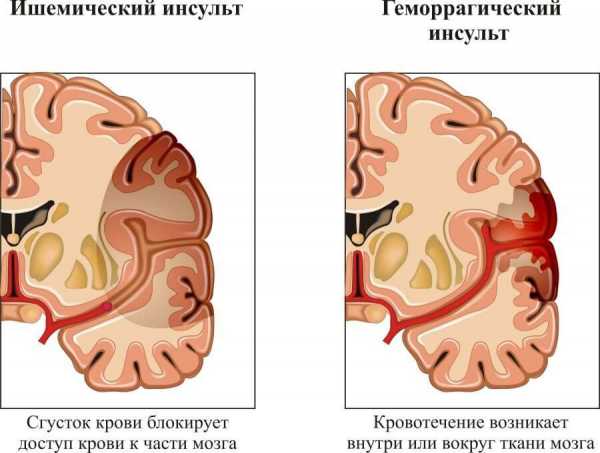
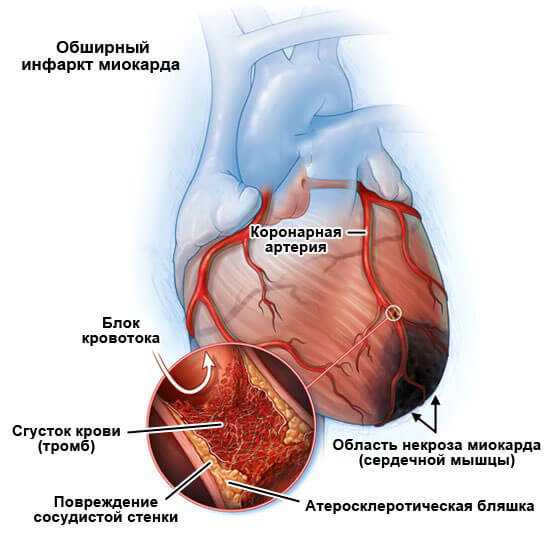
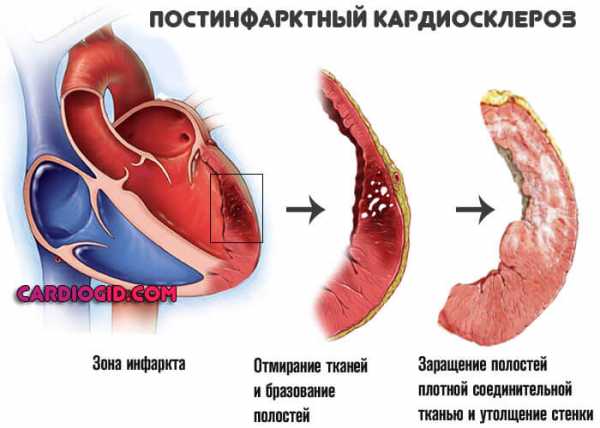
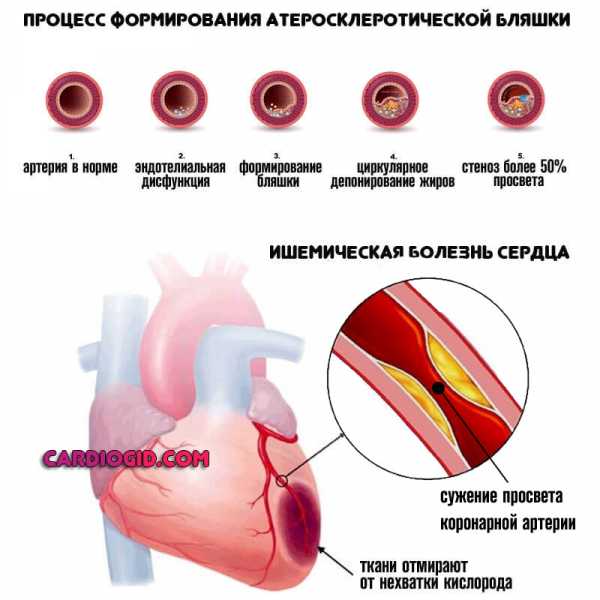
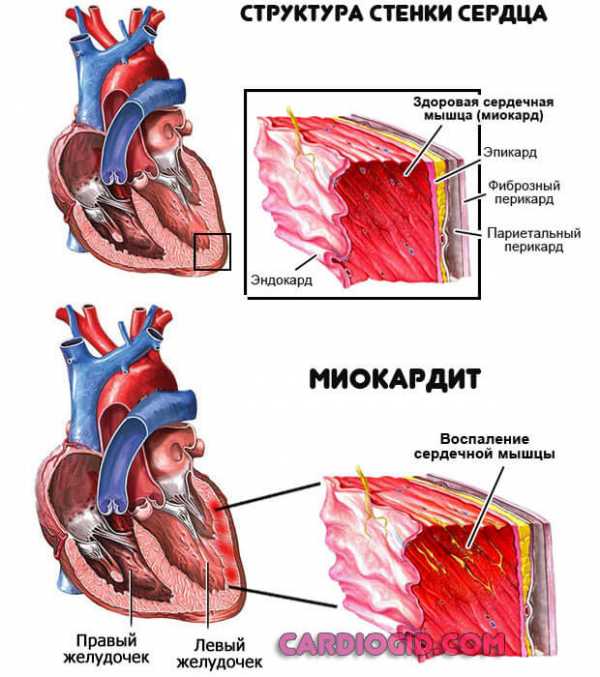
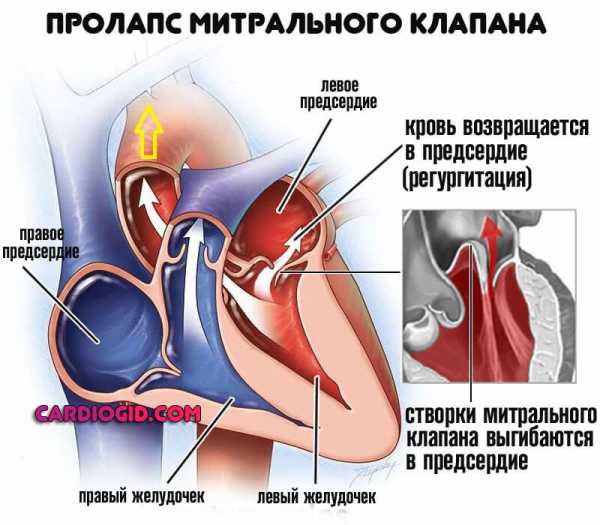

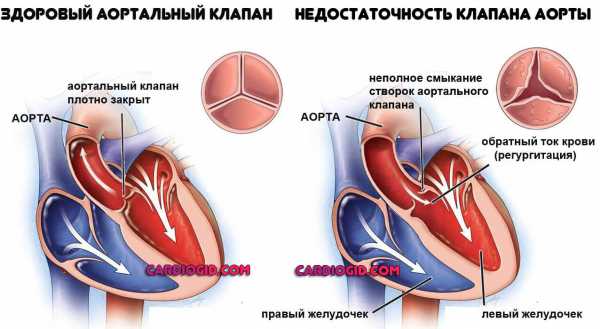

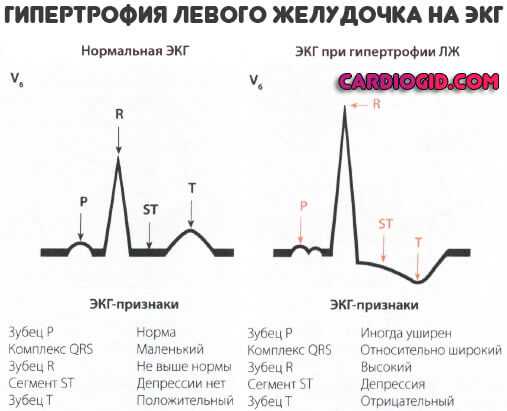
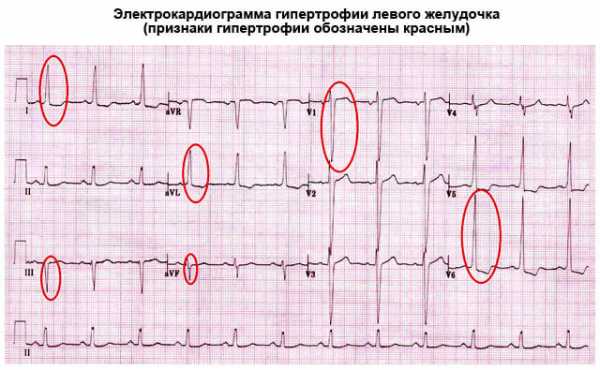
 В нормальном физиологическом состоянии сердце, выталкивая кровь в аорту, выполняет функцию насоса. Из аорты кровь идет ко всем органам. Когда же левый желудочек расслабляется, то получает порцию крови из левого предсердия. Количество ее постоянно и достаточно для обеспечения на оптимальном уровне газообмена и прочих функций обмена веществ во всем организме.
В нормальном физиологическом состоянии сердце, выталкивая кровь в аорту, выполняет функцию насоса. Из аорты кровь идет ко всем органам. Когда же левый желудочек расслабляется, то получает порцию крови из левого предсердия. Количество ее постоянно и достаточно для обеспечения на оптимальном уровне газообмена и прочих функций обмена веществ во всем организме. Кардиолог назначит полное клинико-биохимическое и инструментальное обследования. При осмотре могут быть обнаружены специфические шумы в сердце и увеличение его границ. Рентгенологическое исследование покажет насколько увеличено сердце, в каких отделах. Эхокардиограмма поможет определиться с локализацией нарушений, со степенью снижения активности сердца.
Кардиолог назначит полное клинико-биохимическое и инструментальное обследования. При осмотре могут быть обнаружены специфические шумы в сердце и увеличение его границ. Рентгенологическое исследование покажет насколько увеличено сердце, в каких отделах. Эхокардиограмма поможет определиться с локализацией нарушений, со степенью снижения активности сердца.



 фото@ GreenArt_Photography/https://depositphotos.com/
фото@ GreenArt_Photography/https://depositphotos.com/


 Для того, чтобы гриб развивался и рос, его необходимо поместить в сладкий чай. Важно чай готовить в отдельной посуде. На 1 л воды берете 1 ст. ложку листового чая (в основном делают на черном чае, но можно и на зеленом. Также можно добавлять различные травы, шиповник). Заливаете чай кипятком, добавляете 2-3 ст. ложки сахара на 1 л воды, сахар тщательно растворяете, напиток настаиваете. Ждете, когда полностью чай остынет.
Для того, чтобы гриб развивался и рос, его необходимо поместить в сладкий чай. Важно чай готовить в отдельной посуде. На 1 л воды берете 1 ст. ложку листового чая (в основном делают на черном чае, но можно и на зеленом. Также можно добавлять различные травы, шиповник). Заливаете чай кипятком, добавляете 2-3 ст. ложки сахара на 1 л воды, сахар тщательно растворяете, напиток настаиваете. Ждете, когда полностью чай остынет. Чтобы чайный гриб не погиб, за ним нужен специальный уход. И нужно знать, как правильно приготовить чайный раствор для напитка.
Чтобы чайный гриб не погиб, за ним нужен специальный уход. И нужно знать, как правильно приготовить чайный раствор для напитка. Применение, рецепты и свойства лечебные чайного гриба.
Применение, рецепты и свойства лечебные чайного гриба. Существует много способов при уходе за волосами применяя чайный гриб. Все препараты из чайного гриба укрепить помогают волосы, их гуще делают и рост волос ускоряют, используют гриб при лечении заболеваний различных кожи на голове. При волос выпадении настой гриба втирать следует в волосистую часть головы массирующими движениями легкими. А для более насыщенного и цвета и интенсивного, и для того чтоб стали мягкими волосы и блестящими, ополаскивать следует настоем гриба сразу за мытьём волос головы.
Существует много способов при уходе за волосами применяя чайный гриб. Все препараты из чайного гриба укрепить помогают волосы, их гуще делают и рост волос ускоряют, используют гриб при лечении заболеваний различных кожи на голове. При волос выпадении настой гриба втирать следует в волосистую часть головы массирующими движениями легкими. А для более насыщенного и цвета и интенсивного, и для того чтоб стали мягкими волосы и блестящими, ополаскивать следует настоем гриба сразу за мытьём волос головы.

 Благодаря антибактериальным веществам, входящим в состав этого напитка, его принимают при заболевании дыхательных и мочевыводящих путей, при отите, туберкулезе, нарывах, стоматитах и отравлениях.
Благодаря антибактериальным веществам, входящим в состав этого напитка, его принимают при заболевании дыхательных и мочевыводящих путей, при отите, туберкулезе, нарывах, стоматитах и отравлениях.
 7. Чтобы улучшить состояние волос и уменьшить жирность, их нужно промывать настоем чайного гриба. При ломкости, пряди следует промывать чайным квасом с добавлением 1:1 настоя крапивы.
7. Чтобы улучшить состояние волос и уменьшить жирность, их нужно промывать настоем чайного гриба. При ломкости, пряди следует промывать чайным квасом с добавлением 1:1 настоя крапивы.