норма в таблице у взрослых и расшифровка
Одним из самых значимых и информативных анализов, который назначается практически при любой диагностике, является биохимический анализ крови. Проводят его с целью узнать, какие химические элементы, входящие в состав крови присутствуют на момент исследования и сопоставить полученные результаты с нормой применимо к здоровому организму.

Как проводится биохимический анализ крови?
- Проведение анализа заключается в процессе взятия крови из локтевой вены, в размере примерно 5 мл (зависит от сложности анализа и заболевания, а также от состояния организма и возраста).
- В лаборатории, анализ помещают в центрифугу, которая вращаясь с определенной скоростью отделяет кровь от плазмы, последнюю из которых потом исследуют.
- Дальнейшее исследование проводится с помощью всевозможных реактивов, которые применяются в зависимости от того, какие именно частицы необходимо исследовать. Все полученные данные записывают на бланк, расшифровкой которого и занимается лечащий врач.
- Важно знать, что показатели анализа могут сильно отличаться ввиду разницы в возрасте, поле, наличии неизвестной беременности и т. д.
Очень часто пациенты принимаются самостоятельно сдавать анализ, находят некие несоответствия в интернете и занимаются самолечением, чего делать категорически нельзя.
- Показатели анализа могут отличиться у каждого организма, но при этом в комплексе с другими показателями иметь нормальный уровень. Кроме этого все показатели между собой связаны, и отклонение одного с последующим отклонением другого может быть специфической нормой для организма, а не заболеванием.
Про такой показатель крови, как Д-Димер, читайте тут.
ВРАЧИ РЕКОМЕНДУЮТ!
Многие наши читатели для лечения АРИТМИИ и проблем с сердцем активно применяют широко известную методику на основе натуральных ингредиентов. Советуем обязательно ознакомиться…Читать далее »Показания к проведению анализа
Кровь, как известно, является самой важной субстанцией в организме человека, соответственно именно она является показателем многих заболеваний и их причин, патологий и особенностей каждого человека.
Биохимический анализ крови человека не всегда проводится при угрозе здоровью и жизни. Иногда его назначают в целях изучить состав крови определенного человека, чтобы на его основе рассчитать необходимые параметры диагностики.
Исследование плазмы крови с помощью биохимических реагентов проводится в следующих случаях:
- Наличие жалоб на состояние здоровья, описание которых не смогли составить четкой картины для терапевта, либо выраженных симптомов вовсе не существует.
- При нарушении пищеварения, диареи, продолжительной тошноте, головокружении, потерях сознания и т. д.
- Больным, после назначения курса лечения для контроля его эффективности.
- Исследование крови на наличие биохимических маркеров наследственных патологий и заболеваний.
- Для установки точного диагноза при заболевании внутренних органов как предпосылки.
- При подозрении на сахарный диабет, токсическое отравление, авитаминоз, желтуху и другие аутоиммунные заболевания.
- Когда симптомы указывают на возможные проблемы функционирования сердечной системы, а также наличие ее хронических и наследственных патологий.
- При беременности развернутый биохимический анализ крови сдают регулярно в соответствии с графиком развития плода. Женщинам с отрицательным резус-фактором крови плазму крови необходимо исследовать каждые 2 недели, для своевременного выявления развития антител к плоду.
- В качестве профилактики, для выявления скрытых бессимптомных заболеваний и патологий. Необходимо сдавать не реже чем 2 раза в год.
Несмотря на то, что сдача анализа крови без направления будет не бесплатной, стоит все-таки уделить время и деньги своему организму. Иногда случайная сдача крови выявляет необратимые процессы, которые на ранних стадиях еще можно замедлить или остановить.
Подготовка к сдаче анализа
Сдавать кровь на биохимический анализ необходимо по определенным правилам, придерживание которых посредственно влияет на результаты самого анализа:
- Биохимическое исслед
 ование плазмы крови назначается, как правило, утром с 8 до 11 часов натощак. Необходимо, чтобы до сдачи крови человек не принимал пищу в течение 8-10 часов, но не более 14 часов. До сдачи анализа в день его забора можно употреблять только воду, никаких чаев, тем более с сахаром.
ование плазмы крови назначается, как правило, утром с 8 до 11 часов натощак. Необходимо, чтобы до сдачи крови человек не принимал пищу в течение 8-10 часов, но не более 14 часов. До сдачи анализа в день его забора можно употреблять только воду, никаких чаев, тем более с сахаром. - Если для лечения присутствующего заболевания вы проводите регулярную медикаментозную терапию, либо самостоятельно принимаете какие-то препараты проконсультируйтесь с врачом, как они могут повлиять на анализ, и стоит ли прекратить их прием. Сюда стоит включить и прием контрацептических и обезболивающих препаратов.
- Для сдачи анализа крови необходимо за сутки прекратить употреблять алкогольные напитки. Если есть привычка курить сигареты, необходимо ее прекратить за 1 час до сдачи анализа.
- Если вы увлекаетесь спортом или переносите тяжелые физические нагрузки на работе, перед забором крови необходимо отдохнуть. Физические тренировки перед сдачей анализ, а также стрессы и переживания могут плохо отразиться на результатах. Перед тем как зайти в манипуляционную необходимо отдохнуть 20 мин в комнате ожидания, чтобы успокоить кровоток и ферменты в организме.
- Если в этот же день вам назначены другие физиотерапевтические или манипуляционные процедуры, кровь необходимо сдать в первую очередь, так как другие анализы могут повлиять на качественный состав крови.
Чем точнее будут выполнены все предписания, тем правильнее получится анализ, и точнее можно будет установить заболевание или его отсутствие. Неправильные показатели требуют повторной сдачи крови, соответственно повторных трат времени и денег.
Узнайте про анализ ГГТП — что это такое и когда его сдавать, прочитав нашу аналогичную статью.
Что показывает анализ?
В результатах биохимического анализа плазмы крови отображается количественное содержание всех составляющих ее элементов. В зависимости от направленности анализа в бланк отчета могут вписываться или не вписываться некоторые показатели. Обусловлено это тем, что некоторые элементы исследуются только в случае предпосылок к сложным заболеваниям и оплачивают дополнительно.
При получении анализа можно увидеть недостаток или излишек определенного элемента по сравнению с нормативным показателем.
ОТЗЫВ НАШЕЙ ЧИТАТЕЛЬНИЦЫ!
Недавно я прочитала статью, в которой рассказывается о ФитоЛайф для лечения заболеваний сердца. При помощи данного чая можно НАВСЕГДА вылечить аритмию, сердечную недостаточность, атеросклероз, ишемическую болезнь сердца, инфаркт миокарда и многие другие заболевания сердца, и сосудов в домашних условиях. Я не привыкла доверять всякой информации, но решила проверить и заказала пакетик.
Изменения я заметила уже через неделю: постоянные боли и покалывания в сердце мучившие меня до этого — отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Читать далее »
Нормы показателей
Существуют определенные нормы показателей биохимического анализа плазмы крови, принятые Всемирной организацией здравоохранения как приемлемые для существования. Конечно, у каждого человека показатели биохимии могут отличаться, однако существенное их отклонение от принятых параметров может быть знаком развития патологии.
Для мужчин
Нормы значений элементом составляющих основу плазмы крови у мужчин немного отличаются от женских. Некоторые элементы, кроме фолиевой кислоты в мужской крови содержаться в объеме на 10% больше чем в женской.
Обусловлено это тем, что мужской организм переносит больше физических нагрузок, соответственно и больше расходует этих элементов.
Для женщин
Количественные данные биохимического анализа крови у женщин зависят непосредственно от общего состояния организма. Кровь может изменять свой состав во время менструального цикла, беременности, после родового периода, после выкидышей и абортов, во время климакса. Поэтому исследуя женскую кровь необходимо учитывать все эти факторы.
Основные показатели, их характеристика
Нормы основных показателей анализа представлены в таблице:
| Показатель | Норма |
| Общий белок | 64-83 г/л |
| Альбумин | 35-50 г/л |
| Миоглобин | 12-76 мкг/л |
| С-реактивный белок | 0,5 г/л |
| Трансферрин | 2-4 г/л |
| Триглицерид | 0,41-1,8 ммоль/л |
| Общий холестерин | 5,2 ммоль/л |
| Витамин В12 | 208-963 пг/мл |
| Железо | 9-30 мкмоль/л |
| Калий | 3,5-5 ммоль/л |
| Кальций | 2,25-2,5 ммоль/л |
| Магний | 0,75-1,25 ммоль/л |
| Натрий | 136-145 ммоль/л |
| Фосфор | 0,87-1,45 ммоль/л |
| Фолиевая кислота | 10-12 мкмоль-л |
| Хлор | 98-107 ммоль/л |
| Билирубин | 3,4-17,1 мкмоль/л |
| Глюкоза | 3,3-5,5 ммоль/л |
| Фруктозамин | 0-285 мкмоль/л |
В аналогичной статье вы найдете таблицу норм билирубина по возрасту у мужчин.
Для того чтобы немного разобраться что же написано на маленькой бумажке, которую из лаборатории приносят вашему лечащему врачу необходимо знать, что дает расшифровка биохимических показателей крови и их значения при нормальном развитии организма:- Общий белок, как основа всей белковой части крови, помогает определить нарушение обмена веществ и питательности пищи, а также развитие злокачественных новообразований в организме. Повышенный белок является признаком развития опухолей и ревматических заболеваний, пониженный – проблем в работе пищеварительных органов. У взрослого человека норма белка составляет 64-83 единицы.
- Альбумин отвечает за содержание белка в крови (до 65%). Повышенный уровень свидетельствует о протекании инфекционного заболевания, пониженный предупреждает о необходимости смены режима питания. У взрослых нормальным показателем является 35-50 г/л.
- Гликированный гемоглобин является составляющей частью гемоглобина, превышение уровня которой будет свидетельствовать о развитии предпосылок к диабету степени, а также об эффективности его лечения. Нормальным уровнем является 5,7% от общего гемоглобина. Все что выше требует дополнительного исследования на предмет развития сахарного диабета.
- Миоглобин – белок, отвечающий за перенос железа кровью. Если показатель повышенный, то скорее всего имеются серьезные отклонения в работе сердца. Уровень данного белка имеет широкие границы, выход за которые является серьезной причиной для беспокойства. У мужчин 19-92 мкг/л, у женщин 12-76 мкг/л.
- С-реактивный белок отвечает за воспаления развивающиеся внутри организма любой сложности. Необходимое количество белка для нормального функционирования — 0,5 г/л. Любое превышение данного уровня свидетельствует о воспаление какого-то органа.
- Трансферрин отвечает за трансфер железа и назначается при симптомах указывающих на анемию, цирроза печении или избытка железа в организме. Показатель для здорового организма 2-4 г/л.
- Триглицерид отображает нарушения в работе сердца. При повышенном значении возникают подозрения на нарушение работы сердца или сахарный диабет. Недостаток триглицерида указывает на то, что следует обратить внимание на полноценность питания и возможные отклонения в работе щитовидной железы.
- Общий холестерин в идеале составляет 5,2 ммоль/л. Если уровень превышает норму это является предпосылкой для образования сахарного диабета и атеросклероза. Пониженный уровень химического элемента может быть признаком психологических расстройств.
- Витамин В12 должен содержаться в крови в объеме 208-963 пг/мл. Если показатель повышен, возможно развитие лейкемии, нарушение работы почек и печеночной недостаточности. Дефицит витамина В12 указывает на нарушение в работе ЖКТ. Кроме того нехватка витамина наблюдается у людей увлекающихся вегетарианским питанием.
- Железо в малом количестве показывает нарушение метаболических процессов в организме. Количество элемента в плазме крови должно находиться в рамках 9-30 мкмоль/л.
- Калий отвечает за работу сердечно-сосудистой системы. Его нехватка является прямым показателем нарушения процесса обмена веществ, развитии гипокалиемии. Норма 3,5-5 ммоль/л.
- Кальций является структурным элементом костных и мышечных тканей. Снижение уровня кальция в плазме крови может быть обусловлено патологиями в развитии печени и почек. У взрослых показатель уровня кальция находится в пределах 2,25-2,5 ммоль/л.
- Магний является основой формирования нервных импульсов и сигналов. Норма 0,75-1,25 ммоль/л у взрослых.
- Натрий является неотъемлемым элементом триады магний-калий-натрий. Все эти вещества взаимосвязаны. 136-145 ммоль/л – нормативное содержание микроэлемента в крови. Избыток натрия в крови показывает нарушение функционирования мочевыводящей системе, понижение уровня о формировании предпосылок к сахарному диабету и проблемах в работе печени.
- Фосфор является структурно необходимым элементом для работы нервных окончаний в мышечных тканях. 0,87-1,45 ммоль/л — значения для взрослого здорового организма.
- Фолиевая кислота необходима для оплодотворения и вынашивания ребенка, принимает участие в процессе кроветворения, обмена аминокислот и расщепления сахара. Дефицит элемента может наблюдаться при алкоголизме, беременности и долгосрочном курсе антибиотиков. Уровень у взрослых 10-12 мкмоль/л.
- Хлор является регулятором кислотно-щелочного баланса крови. Уровень хлора превышающий норму является прямым показателем недостатка воды в организме. Дефицит хлора является показателем гормональных нарушений и черепно-мозговых травм. Норма 98-107 ммоль/л.
- Низкомолекулярные азотистые вещества являются продуктами белкового обмена и выводятся почками. Креатин, мочевая кислота, мочевина в избытке свидетельствуют о нарушении работы почек, в недостатке о неправильном и недостаточном питании.
Нормативные значения у женщин: 53–97 мкмоль/л, 150–350 мкмоль/л, 2,2–6,7 ммоль/л – соответственно.
У мужчин: 62–115 мкмоль/л, 210–420 мкмоль/л, 3,8–7,3 ммоль/л. - Пигменты или билирубин повышается во время нарушения функционирование желчевыводящих протоков и печени (желтуха). Уровень у взрослых — 3,4–17,1 мкмоль/л.
- Углеводы: глюкоза (3,3–5,5 ммоль/л) и фруктозамин (0–285 мкмоль/л) являются показателями сахара в крови. Первый отвечает за энергетическое снабжение организма, второй в соединение с первым за уровень сахара в течение 2-3 недель.
Повышенное содержание углеводов в крови является предпосылкой для развития сахарного диабета.
Ферменты или печеночные показатели:
- Аланинаминотрансфераза участвует в аминокислотном обмене, норма для женщин – до 31 ед/л, для мужчин – до 41 ед/л. В избытке фермент свидетельствует о патологиях печени.
- Амилаза – 28–100 ед/л. Отвечает за расщепление углеводов, продуцируется слюнными железами. Отклонение от уровня является показателем нарушения работы ЖКТ.
- Панкреатическая амилаза – 0-50 ед/л, отклоняется от нормы при нарушении работы поджелудочной железы.
- Аспартатаминотрансфераза – мужчины до 40 ед/л, женщины до 32 ед/л. Превышает норму в случае серьезного внешнего или внутреннего повреждения печени.
- Гамма–глутамилтрансфераза – женщины 6-42 ед/л, мужчины 10-71 ед/л. Превышается уровень в случае, если человек страдает алкоголизмом и его последствиями.
- Креатинкиназа содержится в минимальном количестве, повышенные показатели которого даже в небольшой степени являются реакцией организма на заболевания сердца и соединительной ткани. Значение у взрослых 0–25 ед/л.
- Лактат (молочная кислота) отвечает за нас
 ыщенность тканей кислородом. Если кислорода в крови недостаточно уровень фермента повышается. Норма – 0,5-2,2 ммоль/л.
ыщенность тканей кислородом. Если кислорода в крови недостаточно уровень фермента повышается. Норма – 0,5-2,2 ммоль/л. - Лактатдегидрогеназа (ЛДГ). Для детей и взрослых старше 12 лет норма ЛДГ – 250 ед/л. Повышенный показатель фермента может наблюдаться у новорожденных и беременных женщин.
- Липаза расщепляет избыточные жиры в организме. Уровень должен находиться в пределах 0-190 ед/л.
- Фосфатаза щелочная является прямым показателем фосфорного обмена в организме. Чрезмерное содержание фермента в крови будет результатом нарушения функционирования печени и почек. Норма содержания для женщин 0-240 ед/л, для мужчин – 0-270 ед/л.
Причины отклонений от нормы
Основными причинами изменения биохимических показателей крови от нормы является наличие заболеваний, о которых и свидетельствуют соответствующие значения.
Стоит учитывать что иногда значения могут не совпадать с нормативными, но как правило это будет последствием неправильного питания или образа жизни.
Употребление алкоголя, табакокурение, прием жирной и жареной пищи, чрезмерное потребление сладкого и мучного, газированных напитков и продуктов фастфуда могут отражаться на биохимическом анализе крови. Развитие заболевания может еще не начаться, но по анализу будет видно, чем чреват ваш нынешний образ жизни.
Загрузка…kardiohelp.com
что показывает, виды исследований, расшифровка результатов, норма
Практически ни одно медицинское обследование организма не обходится без лабораторных анализов. При всей своей простоте они способны дать врачу общую картину состояния пациента и указать на возможные патологии органов. Мы рассмотрим процесс подготовки к биохимическим исследованиям мочи и крови, укажем, какие показатели исследуют, и расскажем, что означают отклонения от нормальных значений.
Особенности проведения биохимического анализа
Поскольку кровь циркулирует во всех органах человеческого тела, ее химический состав может меняться — в зависимости от наличия патологий в одном или нескольких из них. Поэтому биохимический анализ крови — наиболее распространенное исследование, которое назначают при жалобах пациента на самочувствие и подозрениях на нарушение функции почек, печени, щитовидной железы.
Забор биоматериала осуществляется утром, с 8 до 11 часов, обязательно — на голодный желудок, но при этом время голодания не должно превышать 14 часов. Для анализа у пациента берут венозную кровь в объеме около пяти–восьми миллилитров.
Биохимический анализ мочи также является одним из базовых вспомогательных исследований: он позволяет выявить не только наличие патологий мочеполовой системы, но и получить сведения о состоянии желчевыводящих путей и работе многих систем организма. Анализ назначают в период беременности, при сахарном диабете и подозрениях на заболевания почек.
Забор биоматериала проводят в домашних условиях, в течение суток, начиная с раннего утра, собирая мочу в емкость. Важные правила при сборе:
- использовать только стерильную емкость;
- первую утреннюю порцию собирать не нужно;
- перед мочеиспусканием провести гигиенические процедуры;
- между походами в туалет и до передачи в клинику мочу необходимо хранить в холодильнике (не более суток).
После сбора всего биоматериала за сутки, его перемешивают, измеряют объем, переливают немного (до 50 мл) в специальную маленькую баночку, на которой указывают общее количество мочи за сутки, рост и вес пациента. Затем емкость можно передать в лабораторию.
Расшифровка биохимического анализа крови
Результатом анализа является выданное заключение о содержании химических веществ и биологических агентов в крови. Как правило, документ представляет собой таблицу, в первой колонке которой указано название показателя, во второй — выявленное значение, в третьей — диапазон нормы. По этой таблице специалист оценивает отклонения от нормы и на основании этого может судить о нарушениях в работе органов.
Показатели биохимического анализа и их нормативные величины
Диапазон нормальных значений для того или иного показателя может меняться в зависимости от клиники и лаборатории, и это не является ошибкой. Окончательное решение, считать ли значение превышенным, нормальным или пониженным, принимает врач на основе анамнеза.
В нижеприведенной таблице можно ознакомиться с примерными показателями нормы содержания веществ при биохимическом анализе крови:
Показатели | Норма | Единицы | ||
У мужчин | У женщин | |||
Белки | ||||
Альбумин | 33–50 | г/л | ||
Общий белок | 64–83 | |||
С-реактивный белок (СРБ) | до 5 | мг/л | ||
Миоглобин | 19–92 | 12–76 | мкг/л | |
Трансферрин | 2,15–3,65 | 2,50–3,80 | г/л | |
Ферритин | 20–350 | 10-120 | мкг/л | |
ЛЖСС | 20–62 | мкмоль/л | ||
ОЖСС | 50–85 | |||
Ферменты | ||||
АлАт | до 45 | до 34 | Ед/л | |
АсАт | до 41 | до 31 | ||
ГГТ | до 49 | до 32 | ||
ЛДГ | до 250 | |||
Альфа-амилаза | 27-100 | |||
Амилаза панкреатическая | до 50 | |||
Креатинкиназа | до 190 | до 167 | ||
Креатинкиназа МВ | до 24 | |||
Щелочная фосфатаза | 150 | 120 | ||
Липаза | до 190 | |||
Холинэстераза | 5800–14000 | |||
Липиды | ||||
Общий холестерол и липопротеиды | 3,0–6,0 | ммоль/л | ||
очень низкой плотности | 0,26–1,04 | |||
низкой плотности | 2,2–4,8 | 1,92–4,51 | ||
высокой плотности | 0,7–1,73 | 0,8–2,28 | ||
Триглицериды | 0,34–3,00 | |||
Углеводы | ||||
Глюкоза | 3,88–5,83 | ммоль/л | ||
Фруктозамин | до 319 | мкмоль/л | ||
Пигменты | ||||
Билирубин общий | 3,4–17,1 | мкмоль/л | ||
прямой | до 3,4 | |||
непрямой | до 19 | |||
Показатели азотистого обмена | ||||
Креатинин | 62–115 | 53–97 | ||
Мочевая кислота | 210–420 | 145–350 | ||
Мочевина | 2,4–6,4 | ммоль/л | ||
Витамины и микроэлементы | ||||
Сывороточное железо | 11,6–30,4 | 8.9–30,4 | ||
Калий | 3,5–5,5 | ммоль/л | ||
Кальций | 2,15–2,5 | |||
Натрий | 135–145 | |||
Хлор | 98–107 | |||
Магний | 0,66–1,05 | |||
Фосфор | 0,87–1,45 | |||
Фолиевая кислота | 3–17 | нг/мл | ||
О чем говорят отклонения?
Следует помнить, что отклонения от нормы не обеспечивают моментальную постановку диагноза, а лишь сигнализируют о проблемах в организме. Каждый показатель следует рассматривать как индивидуально, так и в совокупности с другими. Ниже мы рассмотрим, о чем говорит повышенное или пониженное содержание тех или иных веществ.
Белки и аминокислоты
Пониженный показатель общего белка в крови может сказать о наличии таких патологий, как нарушение обменных процессов, хронические кровотечения, анемия и т. д. Впрочем, пониженный белок нормален на поздних сроках беременности, в период кормления грудью, при сильных физических нагрузках и наоборот — для лежачих больных. Также часто снижение уровня белка происходит из-за диет и голодания.
Превышение нормального количества белка в сыворотке крови говорит о наличии серьезных патологий почек, инфекций, злокачественных опухолей, аутоиммунных заболеваниях и т. п.
На серьезные проблемы может указывать и снижение содержания аминокислот — чаще всего оно свидетельствует о проблемах печени и почек, нарушении обменных процессов.
Показатели азотистого обмена
Пониженный уровень мочевины, креатинина и мочевой кислоты в крови говорит о голодании, печеночной недостаточности, замедлении обмена веществ или полиурии.
Повышение мочевины, выявленное при биохимическом анализе крови, сигнализирует о проблемах с почками, отравлении или артериальной гипертензии. Для креатинина увеличенные показатели тоже могут быть признаком патологии почек, а кроме этого — кишечной непроходимости, мышечной дистрофии, сахарного диабета. Повышение уровня мочевой кислоты говорит о наличии таких заболеваний, как подагра, диабет, лейкоз, а также о патологиях кожи, инфекциях или отравлениях.
Метаболиты углеводного обмена и глюкоза
Превышение нормального показателя глюкозы является одним из основных симптомов сахарного диабета, но также может быть сигналом травм головного мозга, заболеваний ЦНС, надпочечников, щитовидной железы и гипофиза. Понижение уровня глюкозы в крови свидетельствует о возможных патологиях поджелудочной железы, печени, эндокринной системы.
Пептиды
Показатель С-пептида является важным для диагностики сахарного диабета и ряда других заболеваний. Превышение нормального показателя свидетельствует о наличии опухоли, панкреатита, избыточном синтезе инсулина. Снижения уровня характерно для сахарного диабета первого типа, воспалительных реакций.
Показатели липидного обмена
Наибольшее диагностическое значение в этой группе имеет холестерин. Его повышение свидетельствует о возможных онкозаболеваниях, ишемической болезни сердца, инфаркте миокарда, панкреатите, сахарном диабете и других серьезных патологиях. Не менее опасно и понижение уровня холестерина: оно может быть связано с опухолями или циррозом печени, заболеваниями легких, ревматоидным артритом.
Ферменты
При нарушении нормального уровня ферментов можно судить о заболеваниях тех органов, которыми данный вид ферментов вырабатывается. Например, показатель АсАт будет повышен при патологиях печени и сердца, а превышение нормального значения АлАт сигнализирует о массовом отмирании клеток печени.
Витамины и микроэлементы
При исследовании крови обычно выявляют показатели содержания витаминов D, B12, а также фолиевой кислоты.
Среди микроэлементов в крови наибольшее значение имеют показатели калия и натрия. Снижение уровня калия чревато тошнотой, рвотой, непроизвольным мочеиспусканием или дефекацией. Превышение нормы этого элемента сопутствует помрачнению сознания, падению артериального давления, аритмии.
Недостаток натрия, в свою очередь, может стать причиной сонливости, головной боли, тошноты и рвоты, судорог и даже комы. При избытке микроэлемента больной испытывает жажду, раздражительность, мышечные подергивания и судороги.
Кстати
Некоторые путают общий (клинический) и биохимический анализы крови. Первый дает сведения о содержании в плазме крови эритроцитов, лейкоцитов, тромбоцитов, а также о показателе СОЭ, количестве белка и гемоглобина в крови. Данное исследование более простое и недорогое, однако менее информативное. Часто биохимический и общий анализы крови назначают одновременно: их показатели дополняют друг друга.
Расшифровка биохимического анализа мочи: норма и патологии
Анализ мочи предполагает оценку около 15-ти показателей, ниже мы приведем нормативные величины самых важных и рассмотрим возможные причины отклонений:
Мочевина
Норма — 333–587 ммоль в сутки. Снижение уровня говорит о патологиях печени и почек, но также может объясняться вегетарианской диетой, периодом восстановления после травм и активного роста у детей. Превышение нормы происходит во время беременности, при употреблении большого количества белка, а также при гепатитах, диабете, различных воспалениях мочевыводящих путей и других патологиях.
Креатинин
В норме показатель составляет 7,4–17,6 ммоль/сутки у мужчин и 5,5–15,9 ммоль/сутки
у женщин. Повышенное значение может говорить о патологии гипофиза и щитовидной железы, о заболевании диабетом, но также встречается при чрезмерных физических нагрузках и высокобелковом питании. Снижение креатинина часто происходит при лейкозе, тяжелых заболеваниях почек, анемии.
Мочевая кислота
Нормальное значение — от 0,4 до 1 грамма за сутки. Превышение нормы свойственно пациентам с заболеванием подагрой; пониженное значение фиксируется при нарушениях обмена веществ или почечной недостаточности.
Микроэлементы
Норма содержания калия — 38–82 ммоль в сутки, натрия — от 100 до 260 ммоль в сутки, хлора — 100–250 ммоль в сутки, кальция — 2,5–6,2 ммоль в сутки. По отклонению содержания калия можно определить патологию почек. Ненормальное количество натрия сигнализирует о диабете, заболеваниях надпочечников, почек и т. д. Повышение уровня хлора является симптомом обезвоживания, а понижение — болезней надпочечников и почек. Превышение нормы кальция в моче может свидетельствовать об остеопорозе, синдроме Иценко-Кушинга. Снижение — о возможных острых почечных патологиях, рахите, онкозаболеваниях костей.
Белки
Допускаются в моче в количестве менее 0,033 грамм на литр. Превышение этого значения может быть вызвано диабетом, аутоиммунными заболеваниями, аллергическими реакциями или инфекциями.
Оксалаты
Не должны превышать значения 40 мг в сутки. Повышенный показатель при отсутствии своевременного лечения приводит к образованию камней в почках. В некоторых случаях чрезмерное количество оксалатов в моче вызвано употреблением большого количества продуктов, содержащих щавелевую кислоту: помидоров, цитрусовых, спаржи, щавеля. Еще одной причиной может являться сахарный диабет.
Биохимические анализы крови и мочи помогают обнаружить патологии практически всех органов человека, проконтролировать течение выявленных заболеваний и сигнализировать о возникновении новых. Поэтому очень важна правильная подготовка к сдаче анализов, корректно выполненный забор материала и, конечно, современное и точное оборудование в клинике, где проводят лабораторные исследования.
www.kp.ru
Как правильно читать результаты общего и биохимического анализа крови?

Результаты анализов крови показывают общую картину, какое состояние здоровья у конкретного человека. Во всех обследованиях этот вид анализа обязательно присутствует. Конечно, расшифровывать его должен врач, но и пациенту было бы неплохо узнать, какие показатели биохимического анализа крови, и, разумеется, общего, существуют, что они могут означать, как связаны и коррелируют между собой и т.д. В этой статье вы узнаете обо всех показателях общего и биохимического анализа крови, а также о том, какая норма предусмотрена для каждого из них.
Показатели общего анализа крови
Общий анализ крови (который так же многим из нас знаком, как клинический) берется из крови пальца или вены. Исследование такого биологического материала проводится с утра натощак, или в течение дня, но при условии, что человек не ел и не пил 2 часа перед забором крови.
В различных лабораториях бланки, таблицы результатов могу отличаться, но сами нормальные показатели всегда одинаковые. В этой статье будут представлены показатели российского стандарта, которые встречаются в большинстве государственных и частных медицинских учреждений.
Прочесть результаты общего анализа крови взрослый человек может просто, потому что в каждом бланке есть графа, где принято указывать стандартный показатель нормы, и графа полученных индивидуальных результатов. Достаточно только сравнить их. Но! Большинство людей, увидев, что результат отличается от нормы, начинают паниковать. Этого делать нельзя, потому что таким явлениям есть масса причин, например, повышенный гемоглобин встречается у людей, которые мало пьют воды, или повышенное количество лейкоцитов часто встречается у тех, кто занимается спортом или фитнесом из-за физических нагрузок. А у тех, кто курит или принимает оральные контрацептивы, может быть понижен гемоглобин и повышено количество тромбоцитов. Т.е. это также варианты нормы. Поэтому так важно идти именно в больницу с результатами исследований, чтобы расшифровка и оценка показателей была проведена квалифицированным специалистом. Люди с медицинским образованием знают обозначение каждого анализа, а потому умеют правильно их «читать», учитывая все факторы.
Итак, предлагаем вашему вниманию: таблица показателей ОАК (общего анализа крови).
| Показатели | Описание | Норма |
| RBC (red blood cells),эритроциты | Красные кровяные тельца. Показывают, насколько хорошо клетки «дышат». | Для женщин — 3,5-5х штук на 1 л. Для мужчин 4,5-5х штук на 1 л. Ниже нормы — анемия, нехватка кислорода. Выше нормы — слишком густая кровь, риск закупорки сосудов. |
| HGB (Hb), гемоглобин | Гемоглобин транспортирует кислород к клеткам. | Для женщин 120-160 г/л. Во время беременности или менструации допустимо 110-120. Для мужчин — 130-170 г/л. Ниже нормы — анемия, нехватка кислорода. Выше нормы — повышенное количество эритроцитов. |
| НСТ, гематокрит | Соотношение красных и белых телец в крови (процент содержания красных). | Для женщин — 0,36-0,46%. Для мужчин — 0,41-0,53%. Выше нормы — сгущение крови. Ниже нормы — анемия. |
| PLT (platelets), тромбоциты | Тромбоциты отвечают за свертываемость крови. | Для женщин и мужчин одинаковый — 180-360 х 109 на л. Выше нормы — варикоз, тромбоз. Ниже нормы — проблемы в системе кроветворения. |
| L, WBC (white blood cells), лейкоциты. | Белые кровяные тельца обеспечивают иммунную защиту. | Для женщин и мужчин одинаков — 4-9 х 109 на л. Выше нормы — воспаления, вирусы, бактерии, грибки, кровопотери. Ниже нормы — некоторые вирусные заболевания. |
| ESR, СОЭ, скорость оседания эритроцитов | Непрямой показатель воспалительного процесса. | Для женщин — 12-20 мм/ч в зависимости от возраста. Для мужчин — 8-15 мм/ч в зависимости от возраста. Выше нормы — возможные воспаления. Ниже нормы — редкий случай. |
Показатели биохимического анализа крови
 Биохимический анализ крови намного сложнее, и назначается он при подозрении на какое-либо заболевание. Также врачи рекомендуют его сдавать в качестве профилактического анализа при комплексном обследовании организма. Данный вид анализа показывает, насколько хорошо работают органы – печень, поджелудочная железа, почки, сердце и т.д. Кровь берется только из вены через 6-12 часов после приема пищи, т.е. оптимальным будет забор крови утром натощак. Здесь также нужно учитывать индивидуальные особенности. Например, повышенное содержание мочевины можно встретить после занятий спортом.
Биохимический анализ крови намного сложнее, и назначается он при подозрении на какое-либо заболевание. Также врачи рекомендуют его сдавать в качестве профилактического анализа при комплексном обследовании организма. Данный вид анализа показывает, насколько хорошо работают органы – печень, поджелудочная железа, почки, сердце и т.д. Кровь берется только из вены через 6-12 часов после приема пищи, т.е. оптимальным будет забор крови утром натощак. Здесь также нужно учитывать индивидуальные особенности. Например, повышенное содержание мочевины можно встретить после занятий спортом.
Таблица показателей биохимического анализа крови.
| Показатели | Описание | Норма |
| Уровень сахара в крови (глюкоза) | Все углеводы в конечном счете превращаются в глюкозу и поступают в кровь. По тому, насколько быстро глюкоза выходит из крови, благодаря гормону инсулину, можно судить о некоторых патологиях. | Для женщин и мужчин одинаков — 3,3-6,1 мм/л. Ниже нормы — гипогликемия из-за голода, диеты, физической нагрузки. Выше нормы — сахарный диабет. |
| Мочевина | В процессе переваривания белка образуется аммиак, который забирает в себя мочевина и выводит через почки. | Для женщин и мужчин одинаков — 2,5-8,3 мм/л. Ниже нормы — беременность, лактация, дефицит белка. Выше нормы — почечная недостаточность. |
| Креатинин | Продукт обмена белков в комплексе с мочевиной. Показывает работу почек. | Для женщин — 53-97 мкмоль/л. Для мужчин — 62-115 мкмоль/л. Выше нормы — гипертиреоз или почечная недостаточность. Ниже нормы — голодание, вегетарианство, прием кортикостероидов. |
| ОХ — общий холестерин, ЛПНП — липопротеин низкой плотности, ЛПВП — липопротеин высокой плотности. | Уровень жира. ЛПНП показывает риск развития атеросклероза, ЛПВП — очищает сосуды. | ЛПНП: Для женщин — 1,92-4,51 ммоль/л. Для мужчин — 2,25-4,82 ммоль/л. ЛПВП: Для женщин — 0,86-2,28 ммоль/л. Для мужчин — 0,7-1,73 ммоль/л. Любые отклонения свидетельствуют о проблемах с ССС или печени. |
| ТГ, триглицериды | Уровень их содержания может показывать наличие атеросклероза или указывать на риск развития ожирения. | Для женщин — 0,41-2,96 ммоль/л. Для мужчин — 0,5-3,7 ммоль/л. Выше нормы — тромбоз, гепатит, панкреатит, заболевания ССС. Ниже нормы — гипертиреоз, травмы, заболевания легких в хронической форме. |
| Общий (ОБ), прямой (ПБ) и непрямой билирубин (НБ) | Билирубин — продукт распада гемоглобина, образует желчь, а потому должен отвечать и демонстрировать качество работы печени. | ОБ — 3,4-17,1 мкмоль/л. ПБ — 0-3,4 мкмоль/л. Выше нормы — проблемы с печенью. Ниже нормы — гипобилирубенимия. |
Кроме представленных в таблице показателей, могут также встретиться и следующие:
 Аланинаминотрансфераза (АЛТ, АЛАТ) и аспартамаминотрансфераза (АСТ, АЛАТ) – это маркеры печени и сердца, показатели которых одинаковы: у мужчин – до 41 Ед/л, у женщин – до 31 Ед/л. Повышенное содержание АСТ говорит о проблемах с печенью, повышенное содержание АЛТ говорит о проблемах с сердцем.
Аланинаминотрансфераза (АЛТ, АЛАТ) и аспартамаминотрансфераза (АСТ, АЛАТ) – это маркеры печени и сердца, показатели которых одинаковы: у мужчин – до 41 Ед/л, у женщин – до 31 Ед/л. Повышенное содержание АСТ говорит о проблемах с печенью, повышенное содержание АЛТ говорит о проблемах с сердцем.- Амилаза и липаза – ферменты поджелудочной железы. Амилаза отвечает за переваривание углеводов, липаза – жиров. Норма амилазы составляется 28-100 Ед/л, липазы – 0-190 Ед/л. Если показатели завышены, это говорит о воспалительных процессах в поджелудочной железе, или о ее повреждении.
- Фосфатаза щелочная – маркер работы печени, желчевыводящих путей, состояния костей. У женщин норма составляет до 240 Ед/л, у мужчин – до 270 Ед/л. Завышенные или заниженные показатели этого маркера говорят о многих патологиях: заболевания печени, щитовидной железы, менопаузе, недостатке кальция, избытке витамина С и т.д.
Как распознать инфекцию по анализу крови?
Чтобы определить точный диагноз при подозрении на различного рода инфекции, воспаление, закисление организма, онкологию нужно сдать общий анализ крови с лейкоцитарной формулой. В результатах будут указаны следующие показатели:
 Нейтрофилы. Клетки, которые убивают токсины и бактерии. В норме у здоровых людей составляют 47-78%. Повышенные показатели свидетельствуют о воспалительных процессах, инфекции. А если организм будет содержать пониженное число клеток, это говорит о наличии вирусов, грибке, хронической инфекции, простейших, вроде токсоплазмоза.
Нейтрофилы. Клетки, которые убивают токсины и бактерии. В норме у здоровых людей составляют 47-78%. Повышенные показатели свидетельствуют о воспалительных процессах, инфекции. А если организм будет содержать пониженное число клеток, это говорит о наличии вирусов, грибке, хронической инфекции, простейших, вроде токсоплазмоза.- Лимфоциты. Эти главные регуляторы человеческого иммунитета известны, наверное, всем. В норме они составляют 19-37%. Любые инфекции, а также некоторые состояния организма, например, менструация повышают этот показатель. При иммунодефиците и приеме кортикостероидных препаратов показатель сильно занижается.
- Гранулоциты. В эту группу также отдельно входят: эозинофилы, моноциты и базофилы. Норма у эозинофилов составляет 0,5-5,0 %. Аллергия, астма, прием антибиотиков, гельминты повышают показатель. Моноциты в норме составляют 3-11 %. Повышенное содержание говорит о венерических заболеваниях, заражениях простейшими, туберкулезе. Базофилы в норме составляют 0-1 %. Повышенное содержание говорит об аллергии, воспалительных процессах в ЖКТ, гормональных нарушениях.
www.ladygym.ru
Биохимический анализ крови: таблица показателей
Биохимический анализ крови необходим для оценки состояния и функционирования различных органов и систем человека. Кроме того, с его помощью врач может определить содержание в организме человека витаминов, макро- и микроэлементов. Показатели данного исследования изменяются еще до появления первых симптомов большинства заболеваний. Рассмотрим, какие показатели биохимического анализа крови определяются в диагностике заболеваний.
Показатели биохимического анализа крови у взрослых
Большинство показателей биохимического анализа не имеет точных значений, указываются только их минимальная и максимальная величина. Существует больше 40 характеристик биохимии крови.
|
Вещество |
Показатели |
Норма у мужчин |
Норма у женщин |
Единицы измерения |
|---|---|---|---|---|
|
Белки |
Общий белок |
64-83 |
г/л |
|
|
Альбумин |
33-50 |
г/л |
||
|
С-реактивный белок (СРБ) |
до 0,5 |
мг/л |
||
|
Ферменты |
Аланинаминотрансфераза (АлАТ) |
до 41 |
до 31 |
Ед/л |
|
Аспартатаминотрансфераза (АсАТ) |
до 41 |
до 31 |
Ед/л |
|
|
Альфа-амилаза |
27-100 |
Ед/л |
||
|
Фосфатаза щелочная |
до 270 |
до 240 |
Ед/л |
|
|
Липиды |
Общий холестерин |
3,0-6,0 |
ммоль/л |
|
|
Холестерин липопротеинов низкой плотности (ЛПНП) |
2,2-4,8 |
1,92-4.51 |
ммоль/л |
|
|
Холестерин липопротеинов высокой плотности (ЛПВП) |
0,7-1,83% |
0,8-2,2 |
ммоль/л |
|
|
Углеводы |
Глюкоза |
3,88-5,83 |
ммоль/л |
|
|
Фруктозамин |
205-285 |
мкмоль/л |
||
|
Пигменты |
Билирубин общий |
3,4-17,1 |
мкмоль/л |
|
|
Билирубин прямой |
0-3,4 |
мкмоль/л |
||
|
Низкомолекулярные азотистые вещества |
Креатинин |
62-115 |
53-97 |
мкмоль/л |
|
Мочевая кислота |
210-420 |
145-350 |
мкмоль/л |
|
|
Мочевина |
2,4-6,4 |
ммоль/л |
||
|
Неорганические вещества и витамины |
Железо |
11,6-30,4 |
8.9-30,4 |
мкмоль/л |
|
Калий |
3,5-5,5 |
ммоль/л |
||
|
Кальций |
2,15-2,5 |
ммоль/л |
||
|
Натрий |
135-145 |
ммоль/л |
||
|
Магний |
0,66-1,05 |
ммоль/л |
||
|
Фосфор |
0,87-1,45 |
ммоль/л |
||
|
Фолиевая кислота |
3-17 |
нг/мл |
||
|
Витамин В12 |
180-900 |
нг/мл |
||
Расшифровка показателей
1. Белки. Общий белок – суммарная концентрация белков, которые находятся в крови. Белки берут участие во всех биохимических реакциях организма – транспортируют разные вещества, выступают в качестве катализаторов реакций, участвуют в иммунной защите. Повышение общего белка бывает при инфекционных заболеваниях, ревматизме, ревматоидном артрите, онкологических патологиях. Пониженный уровень общего белка может указывать на болезни печени, поджелудочной железы, кишечника, хронические и острые кровотечения.
2. Ферменты. Фермент АлАТ – фермент печени, который берет участие в обмене аминокислот. Данный фермент содержится в значительном количестве в печени, почках, скелетной мускулатуре, сердечной мышце. Уровень АлАТ в крови повышается при поражениях печени, поджелудочной железы, миокардите, инфаркте миокарда, сердечной недостаточности.
Фермент АсАТ – клеточный фермент, который участвует в обмене аминокислот. Он содержится в почках, печени, сердце, нервной ткани, скелетной мускулатуре. Повышение АсАТ бывает при гепатитах, остром панкреатите, стенокардии, остром ревмокардите.
3. Липиды. Холестерин – органическое соединение, которое является главным компонентом жирового обмена. Повышенный уровень холестерина в крови может быть признаком развития атеросклероза, сахарного диабета, гипотиреоза, инфаркта миокарда, инсульта. Понижение холестерина бывает при хронической сердечной недостаточности, гипертиреозе, миеломной болезни, туберкулезе легких, острых инфекциях.
4. Углеводы. Глюкоза является главным показателем углеводного обмена. Ее концентрация контролируется инсулином – гормоном поджелудочной железы. При дефиците инсулина содержание глюкозы в крови увеличивается, клетки голодают. Повышение глюкозы бывает при эндокринных патологиях, сахарном диабете, заболеваниях поджелудочной железы, печени. Пониженный уровень глюкозы наблюдается в случае развития гипотиреоза, болезней поджелудочной железы, печени, алкогольного отравления.
5. Пигменты. Билирубин – это желто-красный пигмент, который образуется при распаде гемоглобина крови. Его определение используется в диагностике патологий пищеварительной системы. Он бывает в форме прямого билирубина и непрямого билирубина. Повышенный билирубин указывает на болезни печени, холецистит, желчнокаменную болезнь, гепатиты.
6. Низкомолекулярные азотистые вещества. Вещество креатинин является конечным продуктом белкового обмена. Он принимает участие в энергетическом обмене мышечной ткани и других органов. Креатинин вырабатывается в печени, поступает в кровь и выводится с мочой почками. Увеличение содержания креатинина бывает при почечной недостаточности, гипертиреозе.
7. Мочевая кислота вырабатывается в печени, выводит избыток азота из человеческого организма. Увеличение концентрации мочевой кислоты бывает при подагре, анемии, болезнях печени, почек, сахарном диабете, лимфоме, лейкозе, псориазе. Снижение данного показателя может указывать на синдром Фанкони, синдром Вильсона-Коновалова.
8. Мочевина вырабатывается из аммиака печенью человека и является основным продуктом белкового распада. Повышение мочевины может быть симптомом заболеваний почек, мочеполовой системы, сердечной недостаточности, злокачественных опухолей, сильных кровотечений. Пониженный уровень мочевины в крови бывает при патологиях работы печени.
Показатели биохимического анализа крови у детей
Обычно лечащий врач указывает в направлении на биохимию крови основные показатели, которые необходимо определить для диагностирования заболевания. Чаще всего определяются следующие характеристики.
- Общий белок. Норма общего белка в крови составляет для детей до месяца жизни 49–69 г/л, у детей до года – 57–73 г/л, от года до 14 лет – 60–80 г/л. Повышение уровня общего белка у детей может указывать на наличие в организме воспалительного процесса, болезни почек, обезвоживание организма.
- Альбумин. В норме альбумин у детей до месяца составляет 34–44 г/л, до года жизни – 36–49 г/л, до 14 лет – 37–55 г/л. Низкий альбумин у детей может быть при болезнях почек, печени, развитии гнойных процессов в организме.
- Билирубин. Норма общего билирубина у малышей до месяца достаточно высокая и составляет 17–68 мкмоль/л, у старших детей – 3,4–20,7 мкмоль/л. Повышение содержания билирубина в крови бывает при патологиях желчевыводящих путей, холецистите.
- Глюкоза. Нормальное содержание глюкозы в крови ребенка до месяца составляет 1,7–4,7 ммоль/л, у ребенка до 14 лет – 3,3–6,1 ммоль/л. Повышение уровня глюкозы у детей может свидетельствовать о развитии эндокринологических заболеваний, в частности, болезней щитовидной железы, сахарного диабета.
- Креатинин. Норма креатинина у детей составляет 35–110 ммоль/л. Повышение концентрации креатинина в крови ребенка может быть симптомом болезней почек. Понижение уровня креатинина может указывать на развитие заболеваний мышц.
- Мочевина. Норма мочевины в крови детей до месяца – 2,5–4,5 ммоль/л, до года – 3,3-5,8 ммоль/л, до 14 лет – 4,2-7,2 ммоль/л. Повышение уровня мочевины в крови сигнализирует о патологиях почек.
ymadam.net
Норма биохимического анализа крови у женщин: таблица, отклонения
Направление на проведение исследования крови врач выдает не только при наличии жалоб пациента, но и при прохождении комиссий, беременности или же в целях профилактики. Исследования проводятся по разным показателям. Распространенным и часто используемым является биохимический анализ. По его результатам можно подтвердить наличие воспаления, инфицирование организма и другие патологии. При расшифровке нужно учитывать то, что значение показателей отличается в зависимости от возраста и пола пациента. Так, нормы биохимического анализа крови у женщин имеют иные значения, чем у мужчин и детей и зачастую можно встретить таблицы, объединяющие эти показатели, что позволяет наглядно увидеть различия.
Биохимический анализ крови
Биохимический анализ крови – способ лабораторной диагностики, позволяющий дать оценку правильности функционирования внутренних органов, получить информацию о метаболических процессах, а также выявить потребность организма в микроэлементах. Исследование играет важную роль при диагностике практически всех заболеваний, в связи с чем его назначают в первую очередь.
Данный вид анализа у женщин проводят для получения информации о состоянии и правильности работы органов и в целом систем организма. Расшифровка его результатов дает полную картину о количестве витаминов, микроэлементов в организме.
В случае отклонения от нормы показателей позволяет определить развитие заболеваний. В период беременности проведение биохимии крови позволяет контролировать общее состояние женщины и исключить осложнения.
При биохимическом анализе крови возможно провести исследование более сорока показателей. Чаще всего ограничиваются несколькими конкретными составляющими, а более углубленное исследование проводят в случае необходимости дополнительного обследования. Под нормой показателей принято понимать результат, находящийся в промежутке между минимально и максимально допустимыми значениями.
Норма показателей у женщин
Как уже было отмечено ранее, значение показателей при биохимическом анализе крови изменяется в зависимости от возраста и пола человека. Отличие женских значений связано с гормональным статусом, который неотъемлемо связан с возрастом. В молодом возрасте на результат влияет менструация, гормональные контрацептивы, беременность, роды и период лактации, а для более взрослых женщин – климакс и период смены менопаузы. Минимально и максимальные значения показателей биохимического анализа крови можно увидеть в таблице.
| Показатель | Норма | Ед.изм. |
| Белки | ||
| Альбумин | 33-50 | г/л |
| Общий белок | 64-83 | |
| С-реактивный белок (СРБ) | до 5 | мг/л |
| Миоглобин | 12-76 | мкг/л |
| Трансферрин | 2,50-3,80 | г/л |
| Ферритин | 10-120 | мкг/л |
| ЛЖСС | 20-62 | мкмоль/л |
| ОЖСС | 50-85 | |
| Ферменты | ||
| АлАТ (Аланинаминотрансфераза) | до 34 | |
| АсАТ | до 31 | |
| ГГТ | до 32 | |
| ЛДГ (Лактатдегидрогеназа) | до 250 | |
| Альфа-амилаза | 27-100 | |
| Амилаза панкреатическая | до 50 | |
| Креатинкиназа | до 167 | |
| Креатинкиназа МВ | до 24 | |
| Щелочная фосфатаза | 120 | |
| Липаза | до 190 | |
| Холинэстераза | 5800-14000 | |
| Общий холестерол и липопротеиды | ||
| очень низкой плотности | 0,26-1,04 | ммоль/л |
| низкой плотности | 1,92-4.51 | |
| высокой плотности | 0,8-2,28 | |
| Триглицериды | 0,34-3,00 | |
| Углеводы | ||
| Глюкоза | 3,88-5,83 | ммоль/л |
| Фруктозамин | до 319 | мкмоль/л |
| Пигменты | ||
| Билирубин общий | 3,4-17,1 | мкмоль/л |
| прямой | до 3,4 | |
| непрямой | до 19 | |
| Низкомолекулярные азотистые вещества | ||
| Креатинин | 53-97 | ммоль/л |
| Мочевая кислота | 145-350 | |
| Мочевина | 2,4-6,4 | |
| Неорганические вещества и витамины | ||
| Сывороточное железо | 8.9-30,4 | |
| Калий | 3,5-5,5 | ммоль/л |
| Кальций | 2,15-2,5 | |
| Натрий | 135-145 | |
| Хлор | 98-107 | |
| Магний | 0,66-1,05 | |
| Фосфор | 0,87-1,45 | |
| Фолиевая кислота | 3-17 | нг/мл |
| Витамин В-12 | 180-900 | |
Просмотрев данные таблицы можно подумать, что нет ничего сложного для того, чтобы расшифровать анализ крови и соответственно поставить диагноз. Но расшифровка результатов исследования требует определенных знаний. Каждый из показателей содержит конкретные характеристики. Изменение одного из значений может способствовать отклонению другого. К примеру превышение нормы билирубина (прямого или непрямого) свидетельствует о наличии патологий печени. Не исключено, что вследствие данного нарушения имеются инфекционные болезни. Расшифровать результаты исследования без помощи квалифицированного врача крайне затруднительно.
Одним из важных условий при расшифровке анализов у женщин является беременность. В этот период обязательно проводят печеночные пробы, то есть кровь из вены исследуют на билирубин, АЛТ, АСТ, ГГТ и щелочную фосфатазу. Необходимость вызвана тем, что при вынашивании плода значительно увеличивается нагрузка на печень. Кроме того, биохимический анализ крови при беременности дает возможность определить состояние других показателей, что позволит контролировать состояние здоровья женщины. Нормы показателей биохимии при беременности представлены в таблице.
| Показатель | Норма при беременности | ||
| I триместр | II триместр | III триместр | |
| Общий белок, г/л | от 63 до 83 | от 63 до 83 | от 62 до 83 |
| Альбумин, г/л | от 32 до 50 | от 28 до 55,8 | от 25,6 до 66,1 |
| Глобулин, г/л | от 28 до 112 | от 28 до 112 | от 28 |
| Мочевина, ммоль/л | от 2,5 до 7,1 | от 2,5 до 7,1 | от 2,5 до 6,3 |
| Креатинин, мкмоль/л | от 32 до 70 | от 32 до 51 | от 32 до 47 |
| Холестерин, ммоль/л | от 6,16 до 13,72 | от 6,16 до 13,72 | от 6,16 до 13,72 |
| Глюкоза, ммоль/л | от 3,5 до 5,83 | от 3,5 до 5,83 | от 3,5 до 5,83 |
| Диастаза, ед/л | от 25 до 125 | от 25 до 125 | от 25 до 125 |
| Билирубин общий, мкмоль/л | от 3,4 до 21,6 | от 3,4 до 21,6 | от 3,4 до 21,6 |
| Билирубин прямой, мкмоль/л | от 0 до 7,9 | от 0 до 7,9 | от 0 до 7,9 |
| Билирубин непрямой, мкмоль/л | от 3,4 до 13,7 | от 3,4 до 13,7 | от 3,4 до 13,7 |
| АЛТ, ед/л | до 32 | до 31 | до 31 |
| АСТ, ед/л | до 31 | до 30 | до 30 |
| ГГТ, ед/мл | до 36 | до 36 | до 36 |
| Щелочная фосфатаза, ед | от 40 до 150 | от 40 до 190 | от 40 до 240 |
| Натрий, ммоль/л | от 135 до 155 | от 135 до 145 | от 135 до 145 |
| Калий, ммоль/л | от 3,4 до 5,3 | от 3,5 до 5,5 | от 3,4 до 5,3 |
| Хлор, ммоль/л | от 98 до 107 | от 98 до 107 | от 98 до 107 |
| Кальций, ммоль/л | от 2,2 до 2,5 | От 2,2 до 2,5 | от 2,2 до 2,55 |
| Магний, ммоль/л | от 0,85 до 2,0 | от 0,85 до 1,7 | от 0,85 до 1,4 |
| Фосфор, ммоль/л | от 1,0 до 1,57 | от 1,0 до 1,4 | от 0,87 до 1,47 |
| Железо, мкмоль/л | от 8,93 до 30,4 | от 8,93 до 30,4 | от 7,2 до 25,9 |
Оценить отклонение показателей от нормы можно самостоятельно на основании этих данных, но определить, что послужило причиной этого изменения может только врач. Поэтому при получении результатов анализа нужно посетить специалиста. Своевременное лечение и профилактика позволят избежать множества проблем и осложнений как для матери, так и будущего ребенка.
Причины отклонения показателей
Причин отклонения от нормы показателей, исследуемых при биохимическом анализе крови огромное количество. В связи с чем возникает необходимость очной консультации врача. После изучения результатов специалист назначит дополнительное обследование, а также подберет соответствующее лечение. Отклонение конкретного показателя свидетельствует о соответствующем заболевании:
- Холестерин. Росту уровня может способствовать развитию атеросклероза, инфаркта миокарда. Повышение может наблюдаться у людей, подверженным частым стрессам, злоупотребляющих вредными привычками. Повышенный холестерин возможен при нарушениях в работе почек и печени, панкреатите, опухоли поджелудочной железы, сахарном диабете, алкогольной зависимости, ишемии сердца, атеросклерозе. Снижение показателя может быть симптомом хронической формы сердечной недостаточности, анемии, сепсиса, опухоли печени, туберкулеза и прочих заболеваний легких.
- Глюкоза. Повышенный показатель характерен для таких болезней, как сахарный диабет, эндокринные патологии, панкреатит, онкология поджелудочной железы, хронические формы течения болезней печени и почек. Рост показателя может наблюдаться после эмоциональных потрясений, стрессовых ситуаций, курения. Понижение характерно для нарушений в поджелудочной железе, многих патологий печени, раке желудка и надпочечников, при токсическом отравлении или передозировке медикаментами.
- Креатинин. Повышенное количество – признак почечной недостаточности, гипертиреоза. Снижение уровня возможно при продолжительных отказах от пищи, недостатке массы тела, при 1 и 2 триместре беременности.
- Билирубин. Необходим для оценки функционирования печени. Рост показателя происходит при нехватке витамина В12, заболеваниях печени, различных отравлениях, желчнокаменной болезни.
- Мочевина. Увеличение может означать, что имеются патологии почек, сердечная недостаточность, лейкоз, онкологические заболевания, шок, инфаркт миокарда. Снижение характерно при заболеваниях печени, отравлениях фосфорными соединениями или мышьяком, а также при беременности.
- Общий белок. Рост уровня провоцируют инфекционные и онкологические заболевания, ревматизм. Снижение возможно при панкреатите, патологиях печени, кишечника, почек, кровотечениях, обширных ожоговых поражениях, травмах. Также понижение может быть спровоцировано длительным голоданием, тяжелыми физическими перенапряжениями.
Данный список состоит лишь из основных показателей, используемых при диагностике заболеваний. Так как при биохимии исследуют более 40 значений, то соответственно и заболеваний при которых происходит их отклонение от нормы огромное количество. В зависимости от жалоб пациента изменяется список исследуемых показателей. Назначая проведение анализа, врач конкретно указывает предмет диагностики, исходя из жалоб больного.
Подготовка к исследованию
На результат исследования анализа крови кроме воспалительных процессов и патологий может значительно повлиять неправильная подготовка к проведению процедуры. Следовательно, диагностика будет неверной, что введет врача в заблуждение и он может поставить неверный диагноз, а соответственно и назначить неправильное лечение. Поэтому прежде, чем сдавать анализ нужно провести несложную подготовку.
- Отказаться от пищи за 8-10 часов до анализа. В течение нескольких дней не употреблять жирную и острую пищу. Пить воду разрешается.
- По возможности исключить прием медикаментов либо сообщить об их применении врачу.
- Не употреблять алкоголь за несколько дней до исследования.
- Исключить физические и эмоциональные нагрузки.
- Не курить несколько часов до анализа.
- Не делать физиотерапевтические процедуры и рентгенологические обследования.
Если подготовка не была проведена, то высока вероятность получить недостоверные результаты. Скорее всего лечащий врач назначит повторное исследование крови и дополнительное обследование. А предварительно поставит диагноз и пропишет соответствующее лечение, которое может оказаться совсем не нужным. Прежде чем сдать анализ крови, необходимо проводить подготовку, тогда не будут потрачены зря труды врача, лаборанта и самого пациента.
Биохимический анализ крови доступный и информативный метод диагностики. С его помощью можно определить развитие заболеваний, оценить общее состояние здоровья и вовремя предотвратить развитие осложнений. Нормы показателей отличаются в зависимости от пола и возраста человека, поэтому сравнивать результаты мужского и женского анализов нет смысла. У женщин значение отличается по причине разных гормональных состояний. Расшифровку исследования должен проводить врач, так как для правильной оценки общей совокупности показателей требуются определенные медицинские знания.
okrovi.ru
что покажет, норма, расшифровка показателей :: SYL.ru
Зачастую биохимический анализ крови назначается доктором в том случае, если при общем анализе были выявлены какие-то патологии. Также всем пациентам старше 45-50 лет рекомендуется ежегодно проходить профилактические обследования и при этом делать «биохимию». Что покажет результат, расскажет доктор на приеме. Разберем подробнее, что представляет данный анализ крови.

Для чего направляют на биохимию
Итак, биохимический анализ крови что покажет? Как правило, его врач чаще всего назначает для определения точного диагноза. Но нередко биохимию делают и в процессе лечения, когда диагноз уже известен, она позволяет контролировать процесс и результаты лечения. Точную клиническую картину даст биохимический анализ крови. Что покажет? Наличие воспалений, анемию, аллергические реакции, инфекции, нарушения в свертываемости крови. Необходим такой анализ при заболеваниях:
- почек;
- гепатобилиарной системы;
- эндокринных нарушениях;
- опорно-двигательного аппарата;
- сердца;
- крови.
Интересные факты. Кровь в общей сложности от массы взрослого человека составляет от 6 до 8%. У ребенка — 8-9%. В организме в среднем содержится от 5 до 6 литров крови.

Подготовка и процедура забора крови
Если предстоит сделать биохимический анализ крови, что покажет результат, во многом зависит от того, как вы подготовились к исследованию. Правила очень просты. Их нетрудно соблюдать:
Минимум за 8 часов до взятия крови нужно исключить сладкие и газированные напитки, ничего не кушать, не курить.
Ограничьтесь употреблением обычной воды. Именно по этим причинам биохимию назначают на раннее утро.
От алкоголя необходимо полностью отказаться за двое суток.
Если вы принимаете витаминные комплексы, БАДы, придется сделать перерыв.
При употреблении значимых лекарственных средств обязательно следует сообщить об этом доктору, он объяснит, как поступить в этом случае.
За сутки до анализа воздержитесь от физических нагрузок, от сауны и бани.
Проведите день в покое, без стрессов. Все эти факторы могут отразиться на результатах.
Кровь для проведения биохимического анализа забирают из вены. Наиболее удобное место для взятия крови — локтевой сгиб. Но в случаях, если доступа к нему нет, можно взять кровь в другом месте. Перед проколом место обрабатывается антисептиком. Набирается кровь в стерильную пробирку количеством от 5 до 10 мл. Такая кровопотеря незначительна для пациента.
Что показывает биохимический анализ крови из вены. Расшифровка
На практике различается базовый и расширенный биохимический анализ крови. Нецелесообразно выявлять абсолютно все показатели. Если это требуется, на это укажет доктор. Базовые показатели анализа назначаются всегда, к ним относятся:
- Прямой и непрямой билирубин.
- Общий белок.
- АЛТ, АСТ.
- Мочевина.
- Креатинин.
- Холестерин.
- Глюкоза.
- Электролиты.
Во многих клиниках уже на следующий день готов биохимический анализ крови. Что покажет результат, будет интерпретировать доктор. Сами пациенты вряд ли разберутся в показателях. Здесь нужны специальные знания. В целях общего ознакомления приводим информацию-расшифровку биохимии.
Белки
Что показывает биохимический анализ крови из вены в столбце «Общий белок»? Суммарную концентрацию в сыворотке крови всех белков. Если этот показатель завышен, то, возможно, в организме присутствует какая-то инфекция. Свидетельствует завышение и о ревматоидном артрите, ревматизме или обезвоживании организма (при диарее или рвоте). Если белок занижен, то этому причиной может быть заболевание поджелудочной железы, почек, печени, кишечника, а также опухолевые процессы и кровотечения.
Интересный факт. Кровь у здорового человека обновляется постоянно. Ежечасно происходит отмирание пяти миллиардов лейкоцитов, миллиарда эритроцитов и двух миллиардов тромбоцитов. Замещаются они новыми клетками, вырабатываемыми костным мозгом. Каждые сутки обновляется 25 г крови.
Липиды
Нормальный показатель — 4,6-7,0 г/л. Если липиды в крови повышены, это может быть признаком гепатита, сахарного диабета, ожирения. Отдельное исследование у липида — холестерина. Его нормальный показатель — 3,0-6,0 ммоль/л. Повышения вызываются заболеванием печени, гипотиреозом, злоупотреблением алкоголя, атеросклерозом. Также может быть повышенным холестерин у беременных и при приеме оральных контрацептивов. Низкий показатель общего холестерина показывает на нарушенное усвоение жиров, на гипертиреоз.
Углеводы
Этот показатель иначе называют глюкозой крови или «сахаром». Самый важный показатель в углеводном обмене. Повышение наблюдается при сахарном диабете, феохромоцитоме, акромегалии, синдроме Кушинга, заболеваниях поджелудочной железы, почек и печени, а также при эмоциональных и физических перегрузках. Если показатель ниже нормы, то, возможно, все дело в недостаточном питании (зачастую при диетах), передозировке инсулина. Заниженный сахар может быть при заболеваниях поджелудочной железы, неправильном функционировании эндокринных желез, а также при опухолях.
Неорганические вещества, витамины
Рассказать и показать норму биохимического анализа крови должен лечащий врач.
Железо. Норма у мужчин — от 11,6 до 30,4 ммоль/л, у женщин этот показатель от 8,9 до 30,4. Для детей нормой будет от 7,1 до 21,4 моль/л. Повышается этот показатель при серповидно-клеточной анемии, гемолитической анемии, при остром лейкозе, а также при неконтролируемом употреблении препаратов железа. Сниженный показатель указывает на гипотиреоз, железодефицитную анемию, скрытые кровотечения, злокачественные новообразования.
Калий. Повышение калия указывает на обезвоживание, повреждение клеток, острую надпочечниковую или печеночную недостаточность. Снижение — при нехватке калия в пище, следствие продолжительной диареи и рвоты, нарушение функции почек.
Кальций. Повышение нормы может быть при злокачественных опухолях (когда поражены кости), при саркоидозе, обезвоживании, переизбытке витамина D. Низкий кальций — нарушение работы щитовидки, почечная недостаточность, гипоальбуминемия.
Натрий. Повышенные цифры возникают при чрезмерном потреблении соли, гиперактивности коры надпочечников, при нарушениях водно-солевого обмена в организме. Низкий натрий бывает у диабетиков, при патологиях почек, при циррозе печени.
Хлор. Повышение хлора бывает при несахарном диабете, при отравлениях салицилатами, при острой почечной недостаточности, как признак обезвоживания. Низкие цифры — избыточное потоотделение, после рвоты и промывания желудка.
Фолиевая кислота. Повышение происходит при вегетарианских диетах, а снижение при дефиците В 12, алкоголизме, недостаточном питании, нарушениях всасывания.
Витамин В12. Избыток указывает на несбалансированную диету. По этой же причине возникает и нехватка этого витамина.
Низкомолекулярные азотистые вещества
Мочевина. Повышенный показатель — признак нарушения функции почек, повышенное содержанием в пище белка, при инфаркте миокарда, ожогах. Пониженные цифры — при белковом голодании, беременности, нарушениях всасывания.
Креатинин. Причины повышения показателя схожи как для показателя мочевины.
Мочевая кислота. Повышение возникает при подагре, миеломной болезни, почечной недостаточности, при токсикозе у беременных, при тяжелых физических нагрузках.
Пигменты и ферменты
Пигменты
Общий билирубин. Показатель выше 27 свидетельствует о наличии желтухи. Высокие показатели общего билирубина указывают на онкологические заболевания, отравление или цирроз, заболевания печени, гепатит, желчекаменную болезнь.
Прямой билирубин. Повышение указывает на острый вирусный, токсический гепатит, холецистит, инфекционное поражение печени, сифилис, желтуху у беременных, гипотиреоз у новорожденных.
Ферменты
Аминотрансфераза. Повышается при некрозе печени, остром и хроническом гепатите, инфаркте миокарда, холестазе, гипоксии тканей.
Лактатдегидрогеназа. Повышается при инфаркте почек, инфаркте миокарда, обширном гемолизе, миокардите, острых гепатитах.
Креатинфосфокиназа. Норма — до 200 Ед/л. Показатель повышен при некрозах скелетных мышц, инфаркте миокарда, эпилепсии, мышечных дистрофиях, миозитах.

Показатели онкологических заболеваний. Биохимия при гепатите
Онкология — весьма серьезное заболевание. Биохимические исследования у онкологических больных во многом отличаются от показателей здорового человека. Чтобы утвердить наличие злокачественных заболеваний, доктор обязательно пошлет на дообследование. Так что показывает биохимический анализ крови при онкологии?
- Гемоглобин на низком уровне.
- Повышено СОЭ.
- Повышенный уровень лейкоцитов.
Раковые клетки прогрессируют в организме, при этом выделяются специфические белки-антигены. За счет них возможно определить, где именно находится раковая опухоль. Называются эти антигены онкомаркерами. Наиболее популярные:
- ПСА (предстательная железа).
- СА 15-3 (грудные железы).
- СА 125 (яичники эндометрия).
- СА 19-9 (ЖКТ).
- РЭА (кишечник, легкие, печень, мочевой пузырь, поджелудочная).
В случаях, когда биохимический анализ крови покажет рак, требуется подтверждение диагноза онкомаркерами и дополнительной диагностикой. Не менее опасным считается гепатит. При диагностике этого заболевания обязательно назначается биохимия. Биохимический анализ крови покажет гепатит при завышенных нормах следующих показателей:
- АЛТ, АСТ.
- Общего и прямого билирубина.
- Триглицеридов.
- Гамма-глобулинов.
Занижена будет норма альбуминов. Также следует провести анализ крови ПЦР и иммунологические анализы.
ВИЧ-инфекция и биохимия
ВИЧ, попав в организм, разрушает, ослабляет иммунную систему. Организм с лёгкостью воспринимает различные инфекции, раковые заболевания. У ВИЧ-инфицированных биохимия крови показывает анемию, тромбоцитопению, лейкопению. Но нельзя сказать напрямую, что биохимический анализ крови покажет ВИЧ. Исследование только укажет на изменения, которые происходят в организме. Чтобы непосредственно определить ВИЧ, необходимо сделать специальный тест. Он-то и обнаруживает в организме антитела к вирусу. Применяется и метод ПЦР, патологию можно выявить уже на десятом дне заражения.
Биохимический анализ у детей
Биохимический анализ крови — что показывает у ребенка и что у взрослого? Разницу составляют только нормы показателей. Стоит учитывать, что детский организм постоянно растет и нормы следует трактовать исходя из возрастных изменений. Зачастую доктор, назначая ребенку биохимию крови, желает лишь опровергнуть либо подтвердить какие-то свои подозрения.
При заборе на анализ крови необходимо соблюдать такие же правила, как перечисленные выше для взрослых. Тут уже все зависит от родителей. Они должны это проконтролировать. Следует помнить, что правильная подготовка позволит получить наиболее правильные результаты. Диагноз доктор не будет ставить, опираясь лишь на результаты биохимии. Обязательно будет назначено всестороннее обследование.

Что показывает биохимический анализ крови у кошек
Что касается людей, мы подробно разобрались с биохимическим анализом крови. Но что если недуг беспокоит животных, а именно наших домашних пушистиков — кошек? Покажет ли биохимический анализ крови у них какие-то отклонения в организме? Безусловно. Расшифровка «кошачьих анализов» — весьма сложное занятие. Доверьте это опытному ветеринару. Многие кошки склонны к мочекаменной болезни, именно по этой причине доктор сначала смотрит соотношение в крови фосфора и кальция. Повышение кальция может указывать на:
- болезни почек;
- различные типы рака;
- патологию паращитовидной железы;
- различные отравления, приведшие к осложнениям в мочевыделительной системе.
Если повышен фосфор, возможно диагностировать поражение почек или заболевания органов пищеварения.
Амилаза и липаза увеличивается при панкреатите.
У кошек может развиваться сахарный диабет, а также синдром Кушинга. Укажут на это высокие показатели глюкозы, холестерина и триглециридов. Сниженный уровень сахара указывает на неполадки в работе печени.
Правильное кормление — главная задача хозяина. Многое зависит от подбора питания для вашего питомца. Будьте ответственным за тех, кого приучаете. Прислушивайтесь к советам грамотных специалистов.
www.syl.ru
Биохимический анализ крови у взрослых и детей (нормальные показатели)
Много лет медицина использует биохимический анализ крови для получения полной информации о состоянии здоровья человека. Данный метод лабораторного исследования позволяет врачу определить степень функциональности всех органов, выяснить, достаточно ли организму пациента витаминов и микроэлементов.
Биохимический анализ крови позволяет выявить нарушения в работе организма даже тогда, когда пациент чувствует себя абсолютно здоровым. Малейшие изменения, произошедшие в составе крови, могут свидетельствовать о серьезных заболеваниях, запоздалое лечение которых может привести к необратимым последствиям. С помощью биохимии можно диагностировать практически любое заболевание, именно по этой причине врач назначает его одним из первых, наряду с анализами мочи и пр.
Как проводится анализ
Для получения биохимического анализа у больного берется кровь из вены, расположенной на локтевом сгибе. Важно: в течение суток до забора крови пациенту запрещается пить спиртное. Лучше сдавать биохимию утром и натощак (не пить, не есть, не пользоваться жевательной резинкой или леденцами, не курить), тогда результаты будут более достоверными и точными.
Биохимический анализ подразумевает исследование многих компонентов крови, количественные показатели которых заносятся в специальный бланк, а затем расшифровываются врачом. Полученные показатели врач сравнивает с нормой, выявляя тем самым возможные отклонения.
В таблице вы увидите норму веществ в крови. После таблицы расшифруем некоторые моменты.
Таблица. Норма основных показателей при биохимическом анализе крови
Белки
Белки крови обладают множеством функций, но главная из них заключается в нормализации осмотического давления. Кроме того, они транспортируют гормоны, билирубин и жиры во все органы и ткани тела, обеспечивают баланс рН крови, принимают участие в иммунных процессах, отвечают за вязкость (свертываемость) крови и пр.
Итак, при биохимии исследуются следующие белки:
Альбумин
Этот белок вырабатывается печенью и считается основным в плазме крови. Вообще, специалисты выделяют альбумины в качестве отдельной белковой группы, называемой белковыми фракциями.
Нормальное количество альбумина составляет:
- У детей до 14-летнего возраста – в пределах 38-54 г/л;
- У 14-60-летних – 35-50 г/л;
- У пациентов старше 60-летнего возраста – 34-48 г/л.
Пониженный показатель альбумина наблюдается у курящих пациентов и у женщин в период беременности, а также грудного вскармливания. У остальных людей понижение альбумина может свидетельствовать о различных патологиях печени (например, цирроз, гепатит, либо онкология), о кишечных воспалениях инфекционной природы (сепсис). Кроме того, при сердечной недостаточности или онкологических образованиях, ожогах или лихорадке, различных травмах или передозировке лекарственными средствами альбумин в крови будет ниже нормы. Также его низкое содержание возникает из-за недостатка белковой пищи (например, при соблюдении диеты или вегетарианстве) и при приеме таких препаратов как стероидные гормоны, противозачаточные и эстрогены.
Показатели альбумина будут выше нормы в случае сильного обезвоживания организма.
Общий белок
Это полимер органического происхождения, который полностью состоит из различного вида аминокислот. Общее количество всех белков, имеющихся в сыворотке нашей крови, называется общим белком.
В норме количество общего белка должно быть:
- У детей до 14-летнего возраста – 48-76 г/л;
- У взрослых – 64-83 г/л.
У детей при холере, сильных ожогах, рвоте и диарее, а также при непроходимости кишечника показатель общего белка в крови будет превышать норму. Помимо этого, у людей всех возрастных категорий избыток в крови общего белка может быть симптомом онкологии, инфекции или равматоидного артрита. Чаще всего это симптом патологии почек, кишечника или печени.
С-реактивный белок (СРБ)
В отличие от прочих фракций этот белок практически мгновенно реагирует на различные повреждения, воспалительные процессы, чужеродные микроорганизмы или травмы в тканях. Его основные функции заключаются в активности иммунной системы и стимуляции защитных реакций организма.
Нормой считается содержание в крови СРБ в количестве максимум 0,5 мг/л.
По истечении нескольких часов после попадания в инфекции в организм уровень СРБ начинает стремительный рост. Поэтому исследование показателя СБР очень важно при диагностировании разного рода опухолей и инфекций.
Как правило, содержание СРБ увеличивается при болезнях ЖКТ, ревматизмах, инфаркте миокарда, туберкулезе, раке и менингите. На увеличение количества СРБ влияет прием противозачаточных препаратов и эстрогенов.
Гемоглобин
Этот белок принимает участие в транспортировке кислорода во все клетки организма. Нормальным показателем гемоглобина для мужчин считается 135-160 г/л, для женщин – 120-140 г/л.
Если показатель гемоглобина понижен, то это признак анемии (малокровия). Часто его недостаток наблюдается у женщин в период беременности, а также после переливания или потери крови. Превышение нормы гемоглобина говорит о возможном развитии таких заболеваний как эритроцитоз, сердечно-легочные патологии, пороки сердца или повышенная свертываемость крови.
Ферменты (энзимы)
Это белковые молекулы, функции которых заключаются в ускорении биохимических процессов в организме. В зависимости от того, реакцию какого типа ускоряет тот или иной фермент, их подразделяют на определенные виды.
Аспартатаминотрансфераза или АсАТ
Этот фермент вырабатывается в клетках и принимает участие в аминокислотном обмене. АсАТ находится в мышечной ткани, а также в почках, печени, сердце и прочих органах. Исследование фермента АсАТ позволяет своевременно диагностировать патологии печени, сердца, а также нарушения в мышечных тканях мускулатуры.
Оптимальным считается показатель АсАТ не превышающий для мужчин – 41 ед/л, для женщин – 31 ед/л. Повышенное содержание данного фермента свидетельствует о наличии одного из таких заболеваний как: гепатит (алкогольный, токсический или вирусный), панкреатит, инфаркт миокарда, стенокардия, сердечная недостаточность или онкология печени. Показатель АсАТ может быть пониженным в случае дефицита витамина В₆ или разрыва печени.
Аланинаминотрансфераза или АлАТ
Этот фермент вырабатывается в печени, активно участвуя в аминокислотном обмене. Как и АсАТ, АлАТ присутствует в тканях миокарда, печени, мускулатуре и почках. Если в этих органах начинают происходить патологические процессы, разрушающие клетки, то в крови начинает активно выделяться АлАТ.
Нормальным считается АлАТ, не превышающий 41 ед/л у мужчин и 31 ед/л у женщин. Повышенное содержание данного фермента может указывать на развитие вирусного гепатита, цирроз, токсическое поражение или рак печени, алкоголизм, панкреатит, миокардит, некроз или травму скелетных мышц и пр. Недостаток фермента АлАТ наблюдается при некрозе печени, или недостатке витамина В₆.
Лактатдегидрогеназа или ЛДГ
Этот фермент является активным элементом в окислительном процессе глюкозы, а также в образовании молочной кислоты. Больше всего ЛДГ присутствует в мышечных тканях. Если клеткам, тканям и органам достаточно кислорода, то ЛДГ расщепляется на нейтральные элементы и выводится из организма. В случае же кислородного голодания организма, этот фермент начинает скапливаться, что мешает тканям полноценно дышать.
Оптимальное содержание ЛДГ:
- для детей 2-летнего возраста составляет 430 ед/л,
- для 2-12 летних – 295 ед/л,
- для людей старше – 250 ед/л.
Превышение нормы этого фермента характерно при инфаркте легкого и миокарда, патологиях печени и кровеносной системы, при гипоксии и онкологических образованиях, легочной и сердечной недостаточностях и пр.
Значительно превышено содержание крови ЛДГ при беременности, у новорожденных и младенцев, а также после употребления алкогольных напитков и лекарственных средств (например, анестетиков, аспирина, инсулина или кофеина).
Липиды
Это жиры, столь необходимые нашему организму. Нарушения обмена липидов могут привести к развитию сосудистого атеросклероза и сердечно-сосудистым патологиям.
Холестерин
Это важнейшее соединение органического происхождения, активно участвующее в процессе обмена жиров. Холестерин выполняет в организме важные функции – это строительный материал для клеточных мембран, также он участвует в образовании желчи и пр.
В плазме крови холестерин может находиться в нескольких видах: он может относиться к общим холестеринам, либо к липопротеинам низкой (ЛПНП) или высокой (ЛПВП) плотности.
Нормальное количество содержащегося в крови общего холестерина составляет 3-6, холестерина ЛПВП – 0,7-2,28, а холестерина ЛПНП – 1,92- 4,82.
Повышенное содержание в крови холестерина именуется гиперлипидемией, и может привести к образованию в сосудах холестериновых бляшек, что чревато тромбозом сосудов, атеросклерозом, инфарктом миокарда и пр.
Понижение холестерина (ЛПНП, ЛПВП и общего) может возникнуть при слишком строгих диетах, сильных ожогах, а также из-за сбоев в процессе усвоения липидов. Низкий уровень холестерина часто свидетельствует о развитии гипертиреоза, талассемии и мегалобластной анемии, хронической сердечной недостаточности, патологий почек и печени, легких и инфекционных заболеваний.
Азотистые низкомолекулярные вещества
Мочевина
Активное вещество, образующееся в результате белкового распада. Ее из аммиака вырабатывает печень, после чего мочевина участвует в процессе концентрации мочи. Синтез мочевины очень важен для человека, поскольку с его помощью происходит обезвреживание аммиака.
Нормой содержания мочевины считается:
- для детей младше 14 лет – 1,9-6,3
- для 14-60-летних – 2,6-6,3
- 60 и старше – 2,9-7,4
Превышение нормы говорит о болезнях почек, отклонениях в мочевом пузыре, онкологии и лейкозе, непроходимости кишечника или мочевыводящих путей. Снижение нормы наблюдается при беременности, заболеваниях печени (кома, цирроз и пр.), отравлениях мышьяком, либо фосфором.
Углеводы
Глюкоза
Этот углевод, точнее его окисление, обеспечивает наш организм большим количеством энергии. Уровень глюкозы исследуется с целью выявления сахарного диабета.
Содержание глюкозы в норме составляет:
- 3,33-5,55 для детей младше 14-летнего возраста,
- 3,89-5,83 для взрослых.
Показатели глюкозы бывают повышенными в случае развития диабета, нарушений эндокринных функций, хронических патологий почек и печени и пр. Содержание глюкозы ниже нормы тоже опасно и символизирует о проблемах в поджелудочной железе, желудке, надпочечниках и печени.
Кроме перечисленных выше компонентов при биохимическом анализе крови исследуется и другие белки и ферменты, а также содержание пигментов (билирубин и его разновидности), витаминов и неорганических веществ вроде фолиевой кислоты, железа, кальция, витамина В₁₂ и прочих составляющих.
Всего этих компонентов более сотни. В каждом конкретном случае врач сам решает, содержание каких именно элементов следует исследовать, в зависимости от заболевания пациента. Расшифровкой результатов биохимии тоже должен заниматься только врач, поскольку только профессионалу под силу выявить отклонения и поставить правильный диагноз.
lechimsya-prosto.ru

 ование плазмы крови назначается, как правило, утром с 8 до 11 часов натощак. Необходимо, чтобы до сдачи крови человек не принимал пищу в течение 8-10 часов, но не более 14 часов. До сдачи анализа в день его забора можно употреблять только воду, никаких чаев, тем более с сахаром.
ование плазмы крови назначается, как правило, утром с 8 до 11 часов натощак. Необходимо, чтобы до сдачи крови человек не принимал пищу в течение 8-10 часов, но не более 14 часов. До сдачи анализа в день его забора можно употреблять только воду, никаких чаев, тем более с сахаром. ыщенность тканей кислородом. Если кислорода в крови недостаточно уровень фермента повышается. Норма – 0,5-2,2 ммоль/л.
ыщенность тканей кислородом. Если кислорода в крови недостаточно уровень фермента повышается. Норма – 0,5-2,2 ммоль/л. Аланинаминотрансфераза (АЛТ, АЛАТ) и аспартамаминотрансфераза (АСТ, АЛАТ) – это маркеры печени и сердца, показатели которых одинаковы: у мужчин – до 41 Ед/л, у женщин – до 31 Ед/л. Повышенное содержание АСТ говорит о проблемах с печенью, повышенное содержание АЛТ говорит о проблемах с сердцем.
Аланинаминотрансфераза (АЛТ, АЛАТ) и аспартамаминотрансфераза (АСТ, АЛАТ) – это маркеры печени и сердца, показатели которых одинаковы: у мужчин – до 41 Ед/л, у женщин – до 31 Ед/л. Повышенное содержание АСТ говорит о проблемах с печенью, повышенное содержание АЛТ говорит о проблемах с сердцем. Нейтрофилы. Клетки, которые убивают токсины и бактерии. В норме у здоровых людей составляют 47-78%. Повышенные показатели свидетельствуют о воспалительных процессах, инфекции. А если организм будет содержать пониженное число клеток, это говорит о наличии вирусов, грибке, хронической инфекции, простейших, вроде токсоплазмоза.
Нейтрофилы. Клетки, которые убивают токсины и бактерии. В норме у здоровых людей составляют 47-78%. Повышенные показатели свидетельствуют о воспалительных процессах, инфекции. А если организм будет содержать пониженное число клеток, это говорит о наличии вирусов, грибке, хронической инфекции, простейших, вроде токсоплазмоза. Доброго времени суток, дорогие читатели!
Доброго времени суток, дорогие читатели! Как передается туберкулез? (пути заражения). Причиной туберкулеза является попадание в организм туберкулезной инфекции — Mycobacterium tuberculosis complex, или как ее еще называют – палочки Коха.
Как передается туберкулез? (пути заражения). Причиной туберкулеза является попадание в организм туберкулезной инфекции — Mycobacterium tuberculosis complex, или как ее еще называют – палочки Коха.
 Причины туберкулеза кроются в двух основных факторах – инфицировании организма и уязвимый для этой инфекции иммунитет.
Причины туберкулеза кроются в двух основных факторах – инфицировании организма и уязвимый для этой инфекции иммунитет. Классификация туберкулеза производится следующим образом:
Классификация туберкулеза производится следующим образом: Как лечить туберкулез? Лечение туберкулеза можно начинать только после тщательной диагностики, а также выявления типа палочки Коха, стадии болезни и сопутствующих патологий.
Как лечить туберкулез? Лечение туберкулеза можно начинать только после тщательной диагностики, а также выявления типа палочки Коха, стадии болезни и сопутствующих патологий. Важно! Перед применением народных средств лечения туберкулеза обязательно проконсультируйтесь с лечащим врачом!
Важно! Перед применением народных средств лечения туберкулеза обязательно проконсультируйтесь с лечащим врачом! Профилактика туберкулеза включает в себя следующие мероприятия:
Профилактика туберкулеза включает в себя следующие мероприятия:







 На днях в раздел «Контакты» VichugaNews.ru поступило письмо такого вот неожиданного содержания:
На днях в раздел «Контакты» VichugaNews.ru поступило письмо такого вот неожиданного содержания:
















 povarenok.ru
povarenok.ru

 iamcook.ru
iamcook.ru
























































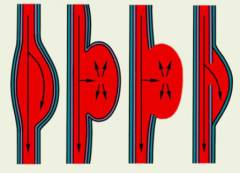 Аневризма представляет собой дефект стенки сосуда, при котором происходит ее выпячивание с образованием своеобразного мешка. В подавляющем большинстве случаев аневризмы образуются на стенках артерий. Это объясняется тем, что в артериях, в отличие от вен, давление крови очень высокое. Чем больше диаметр артерии и чем ближе она расположена к сердцу, тем более высоким будет давление, и тем выше вероятность образования аневризмы. Важным фактором, необходимым для развития данного дефекта, является также локальное снижение эластичности или прочности сосудистой стенки.
Аневризма представляет собой дефект стенки сосуда, при котором происходит ее выпячивание с образованием своеобразного мешка. В подавляющем большинстве случаев аневризмы образуются на стенках артерий. Это объясняется тем, что в артериях, в отличие от вен, давление крови очень высокое. Чем больше диаметр артерии и чем ближе она расположена к сердцу, тем более высоким будет давление, и тем выше вероятность образования аневризмы. Важным фактором, необходимым для развития данного дефекта, является также локальное снижение эластичности или прочности сосудистой стенки. Аорта является самым большим кровеносным сосудом в организме человека. Она берет свое начало в левом желудочке и проходит через грудную и брюшную полость, по пути отдавая более мелкие ветви. Аорта перекачивает артериальную кровь под большим давлением, поэтому ее стенки толще, чем у других сосудов, и обладают повышенной эластичностью. По жидкой среде внутри аорты хорошо распространяется ударная волна при сокращениях сердца. Это объясняет пульсацию образований, связанных с этим сосудом (например, аневризм).
Аорта является самым большим кровеносным сосудом в организме человека. Она берет свое начало в левом желудочке и проходит через грудную и брюшную полость, по пути отдавая более мелкие ветви. Аорта перекачивает артериальную кровь под большим давлением, поэтому ее стенки толще, чем у других сосудов, и обладают повышенной эластичностью. По жидкой среде внутри аорты хорошо распространяется ударная волна при сокращениях сердца. Это объясняет пульсацию образований, связанных с этим сосудом (например, аневризм). Как уже говорилось выше, образование аневризм брюшной аорты происходит по двум основным причинам. Первая – это локальный дефект сосудистой стенки. Обычно он является врожденным либо развивается на фоне каких-либо системных заболеваний, поражающих сердечно-сосудистую систему. Вторым важным фактором является высокое артериальное давление. У пациентов с гипертонической болезнью вероятность образования аневризм повышается из-за того, что на стенку аорты оказывается очень большое давление изнутри. Первичное растяжение или надрыв ткани может произойти во время гипертонического криза (скачка артериального давления). После этого даже при обычном давлении аневризма будет постепенно увеличиваться. Исходя из этого, можно сказать, что однозначную причину развития таких дефектов определить сложно. Косвенно на ее появление влияет довольно большая группа заболеваний.
Как уже говорилось выше, образование аневризм брюшной аорты происходит по двум основным причинам. Первая – это локальный дефект сосудистой стенки. Обычно он является врожденным либо развивается на фоне каких-либо системных заболеваний, поражающих сердечно-сосудистую систему. Вторым важным фактором является высокое артериальное давление. У пациентов с гипертонической болезнью вероятность образования аневризм повышается из-за того, что на стенку аорты оказывается очень большое давление изнутри. Первичное растяжение или надрыв ткани может произойти во время гипертонического криза (скачка артериального давления). После этого даже при обычном давлении аневризма будет постепенно увеличиваться. Исходя из этого, можно сказать, что однозначную причину развития таких дефектов определить сложно. Косвенно на ее появление влияет довольно большая группа заболеваний.
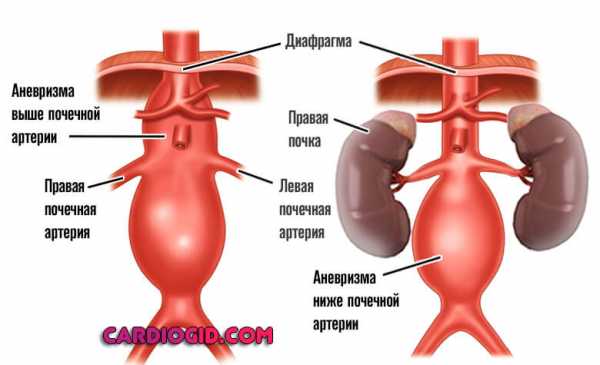
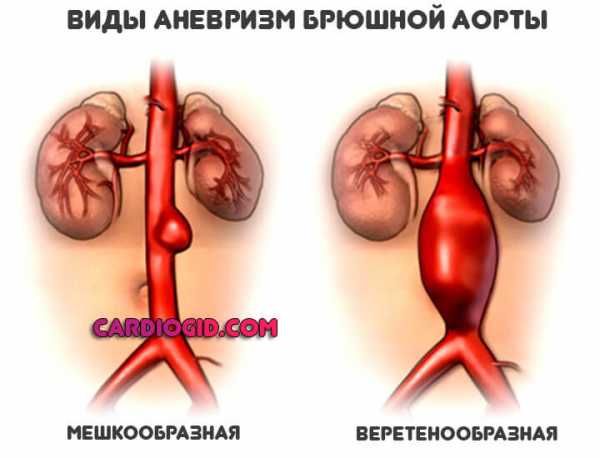
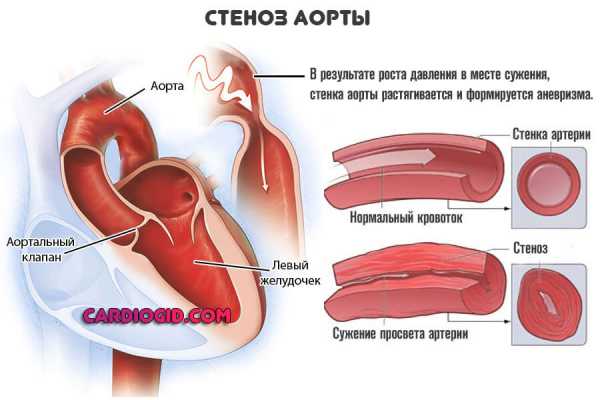
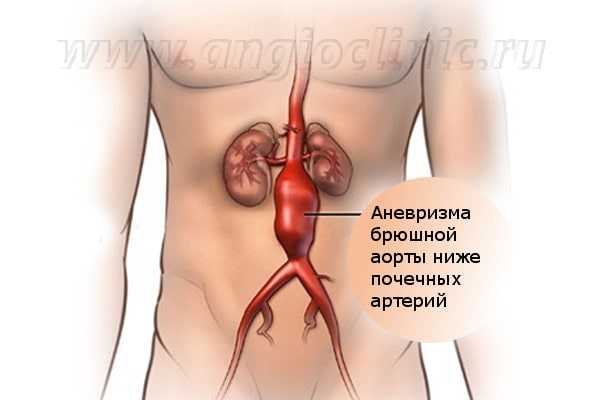 Аневризма аорты — патологическое расширение самого крупного сосуда в организме человека, которое сопровождается истончением его стенки с вероятностью разрыва и смертельного кровотечения. В аневризматическом мешке образуются тромботические массы, которые могут смываться током крови и вызывать закупорки артерий нижних конечностей или внутренних органов, что чревато развитием острой артериальной недостаточности и гангрены. Осложнения аневризмы аорты являются причиной 6% всех смертей в развитых странах мира. Однако существует эффективное и безопасное лечение, которое снижает риск таких осложнений в десятки раз.
Аневризма аорты — патологическое расширение самого крупного сосуда в организме человека, которое сопровождается истончением его стенки с вероятностью разрыва и смертельного кровотечения. В аневризматическом мешке образуются тромботические массы, которые могут смываться током крови и вызывать закупорки артерий нижних конечностей или внутренних органов, что чревато развитием острой артериальной недостаточности и гангрены. Осложнения аневризмы аорты являются причиной 6% всех смертей в развитых странах мира. Однако существует эффективное и безопасное лечение, которое снижает риск таких осложнений в десятки раз.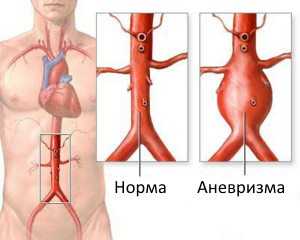




























































































 Комментарии: 0Публикации: 27Регистрация: 23-03-2018
Комментарии: 0Публикации: 27Регистрация: 23-03-2018 Потребление магния придает сил и укрепляет здоровье
Потребление магния придает сил и укрепляет здоровье В основном, магний поступает в организм с пищей
В основном, магний поступает в организм с пищей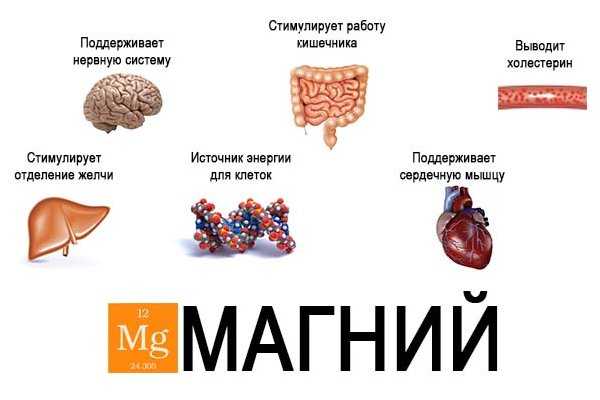 Магний регулирует работу многих органов
Магний регулирует работу многих органов Нехватка магния в организме может привести к болезням сердца
Нехватка магния в организме может привести к болезням сердца Употребление магния при беременности обязательно
Употребление магния при беременности обязательно Недостаток магния в организме чреват разными последствиями
Недостаток магния в организме чреват разными последствиями Курение и алкоголь провоцируют дефицит магния
Курение и алкоголь провоцируют дефицит магния Недостаток магния можно выявить по самочуствию
Недостаток магния можно выявить по самочуствию Магний можно получать как из продуктов, так и в виде добавок
Магний можно получать как из продуктов, так и в виде добавок Все перегрузки, заботы и тому подобное практически не оставляют для женщины времени, чтобы заниматься своим здоровьем. Благодаря пище люди получают все необходимые микро- и макроэлементы, которые входят в состав всех тканей. Симптомы недостатка магния в организме у женщин, к сожалению, не сразу проявляют себя, но через некоторое время человек может начать чувствовать физическое и нервное истощение: раздражительность, слабость, головные боли, бессонница.
Все перегрузки, заботы и тому подобное практически не оставляют для женщины времени, чтобы заниматься своим здоровьем. Благодаря пище люди получают все необходимые микро- и макроэлементы, которые входят в состав всех тканей. Симптомы недостатка магния в организме у женщин, к сожалению, не сразу проявляют себя, но через некоторое время человек может начать чувствовать физическое и нервное истощение: раздражительность, слабость, головные боли, бессонница.
 Общая усталость. Такое состояние характерно как при умственной, так и при физической слабости. Необходимо иметь в виду, что обычная слабость, которая появляется, например, после длительной работы, указывает на то, что человек просто устал и ему нужно отдохнуть. Но если такое состояние повторяется долгое время, то это повод посетить врача. В противном случае может начаться развитие серьёзного заболевания.
Общая усталость. Такое состояние характерно как при умственной, так и при физической слабости. Необходимо иметь в виду, что обычная слабость, которая появляется, например, после длительной работы, указывает на то, что человек просто устал и ему нужно отдохнуть. Но если такое состояние повторяется долгое время, то это повод посетить врача. В противном случае может начаться развитие серьёзного заболевания. Чтобы предупредить недостаток магния, не всегда нужно прибегать к применению лекарств. Это необходимо только в том случае, когда нехватка элемента слишком серьёзная.
Чтобы предупредить недостаток магния, не всегда нужно прибегать к применению лекарств. Это необходимо только в том случае, когда нехватка элемента слишком серьёзная.















 Признаки недостатка магния в организме женщины выражаются постепенно, в первую очередь — это постоянная усталость, сонливость, потеря работоспособности. Пациентка часто жалуется на головные боли, судороги по ночам, апатию, плохое настроение.
Признаки недостатка магния в организме женщины выражаются постепенно, в первую очередь — это постоянная усталость, сонливость, потеря работоспособности. Пациентка часто жалуется на головные боли, судороги по ночам, апатию, плохое настроение. Симптомы нехватки магния в организме у женщин связаны с нарушением функционирования всех органов
Симптомы нехватки магния в организме у женщин связаны с нарушением функционирования всех органов Первый признак нехватки магния — раздражительность
Первый признак нехватки магния — раздражительность















 Выбрать достойный подарок мужчине не так просто. Поэтому многие женщины с приближением знаменательной даты впадают в ступор. Конечно, проще было бы спросить у любимого мужчины, что он желает, но лучше готовить сюрприз. Кто никак не может решиться и понять, что подарить мужчине на день рождения, наша статья поможет в этом разобраться.
Выбрать достойный подарок мужчине не так просто. Поэтому многие женщины с приближением знаменательной даты впадают в ступор. Конечно, проще было бы спросить у любимого мужчины, что он желает, но лучше готовить сюрприз. Кто никак не может решиться и понять, что подарить мужчине на день рождения, наша статья поможет в этом разобраться. Выбирая презент для мужчины, опирайтесь на ваши взаимоотношения. Как правило, подарок, для отца, брата, коллеги и начальника будет сильно отличаться. Поэтому, от ваших отношений и будет зависеть покупка той или иной вещи.
Выбирая презент для мужчины, опирайтесь на ваши взаимоотношения. Как правило, подарок, для отца, брата, коллеги и начальника будет сильно отличаться. Поэтому, от ваших отношений и будет зависеть покупка той или иной вещи. возраст мужчины;
возраст мужчины; коллекционное издание книги;
коллекционное издание книги; портативное зарядное устройство;
портативное зарядное устройство; Мужчинам от 20 до 30 лет. Подойдет любая вещь. Например, смартфон, инвентарь для спорта, одежда для активного отдыха, различные прикольные подарки. Деловому имениннику подойдут стильные рабочие аксессуары: ручка паркер, визитница, часы, подставка под канцелярские товары.
Мужчинам от 20 до 30 лет. Подойдет любая вещь. Например, смартфон, инвентарь для спорта, одежда для активного отдыха, различные прикольные подарки. Деловому имениннику подойдут стильные рабочие аксессуары: ручка паркер, визитница, часы, подставка под канцелярские товары. Мужчинам от 30 лет до 40. К этому возрасту, мужчина определился со своим хобби и увлечениями. Поэтому при выборе подарка смело ориентируйтесь на них. Отличным вариантом подарка для любимого станет украшение интерьера или что — то полезное для дома.
Мужчинам от 30 лет до 40. К этому возрасту, мужчина определился со своим хобби и увлечениями. Поэтому при выборе подарка смело ориентируйтесь на них. Отличным вариантом подарка для любимого станет украшение интерьера или что — то полезное для дома. Мужчинам от 40 до 50 лет. Это настоящий расцвет жизни для многих мужчин. К этому моменту многие успевают достичь определенных высот на работе, воспитать детей и теперь осталось время и для себя. Приятными подарками станут предметы для отдыха и разнообразные мелочи.
Мужчинам от 40 до 50 лет. Это настоящий расцвет жизни для многих мужчин. К этому моменту многие успевают достичь определенных высот на работе, воспитать детей и теперь осталось время и для себя. Приятными подарками станут предметы для отдыха и разнообразные мелочи. Мужчинам от 50 лет. К этому возрасту, мужчина может позволить себе любую вещь, поэтому оригинальным подарком мужчине станет душевное поздравление от родных и друзей. Можно подарить что-то для здоровья, например, набор травяных чаев, или пояс для спины.
Мужчинам от 50 лет. К этому возрасту, мужчина может позволить себе любую вещь, поэтому оригинальным подарком мужчине станет душевное поздравление от родных и друзей. Можно подарить что-то для здоровья, например, набор травяных чаев, или пояс для спины. компьютерная мышь с гравировкой. Подойдет в качестве подарка начальнику или коллеге;
компьютерная мышь с гравировкой. Подойдет в качестве подарка начальнику или коллеге; Интересным вариантом станет коврик с напечатанным фото именинника;
Интересным вариантом станет коврик с напечатанным фото именинника; пылесос с функцией влажной уборки;
пылесос с функцией влажной уборки; автоматический компрессор;
автоматический компрессор; кружка — термос;
кружка — термос; автомобильный столик;
автомобильный столик; Удобные и функциональные приспособления также подойдут в качестве подарка.
Удобные и функциональные приспособления также подойдут в качестве подарка. набор вискозных салфеток для салона и самого автомобиля;
набор вискозных салфеток для салона и самого автомобиля; папка-конверт для документов;
папка-конверт для документов; светодиодный фонарик;
светодиодный фонарик; огниво;
огниво; Для курящего туриста оригинальный подарок — это пепельница с крышкой.
Для курящего туриста оригинальный подарок — это пепельница с крышкой. сертификат в спортклуб;
сертификат в спортклуб; спортивная сумка;
спортивная сумка; новый спиннинг;
новый спиннинг; модель машинки или корабля;
модель машинки или корабля; электрогриль;
электрогриль;











 фото:www.akupunkturschneeberger.at
фото:www.akupunkturschneeberger.at



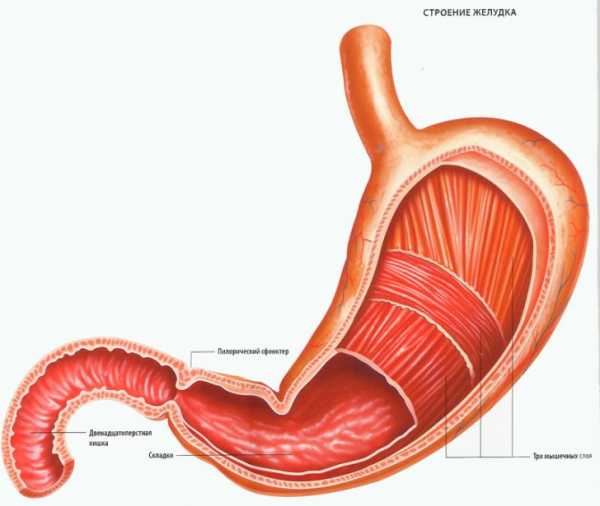 Желудок — орган, в котором происходят процессы пищеварения
Желудок — орган, в котором происходят процессы пищеварения Воспаление слизистой желудка, обнаруженное в ходе эндоскопического исследования, свидетельствует о наличии органической патологии
Воспаление слизистой желудка, обнаруженное в ходе эндоскопического исследования, свидетельствует о наличии органической патологии Вредная пища с большим количеством жиров и приправ является главным провоцирующим фактором возникновения расстройства желудка
Вредная пища с большим количеством жиров и приправ является главным провоцирующим фактором возникновения расстройства желудка Боли в желудке — самый частый симптом функциональных нарушений
Боли в желудке — самый частый симптом функциональных нарушений