Взаимодействие человека и бычьего цепня называется — Про изжогу
Бычий цепень: все о черве, который живет у нас внутри
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Заболевания, которые вызываются у человека глистами называются гельминтозы. Это название общее для всех болезней, но каждый червь вызывает своё заболевание, имеет свою особую морфологию, место обитания и цикл развития. Рассмотрим нескольких представителей из класса плоские черви, которые наиболее часто встречаются у человека: печёночная двуустка; бычий и свиной цепень.
Бычий цепень
Бычий цепень, или по-другому его называют цепень невооружённый (лат. Taeniarhynchus saginatus). При попадании в тело человека, вызывает болезнь тениаринхоз. Морфология этого сосальщика, следующая: тело (по-научному — стробила) имеет лентовидную форму, состоит из большого числа гермафродитных члеников квадратной формы, количество которых достигает иногда 2000. Паразитирует и растёт возбудитель болезни тениаринхоз в тонком кишечнике, а именно в двенадцатипёрстной кишке. При этом длина может достигать 10 метров и даже больше. При учёте, что длина кишечника человека всего 8 метров.
Сколекс (в народе головка) с четырьмя присосками диаметром 1,5–2 мм. Бычий цепень является гермафродитом, может сам себя оплодотворять. Как результат, в каждом из члеников может быть до 170 тысяч яиц с зародышами.
Цикл жизни бычьего цепня начинается с яйца, которое выбрасывается вместе с калом в стробиле. Он способен передвигаться самостоятельно в сторону анального отверстия. Попав в окружающую среду, окосферы могут во время еды, вместе с травой проникнуть в промежуточного хозяина. Им является любой представитель крупного рогатого скота. По кровеносной системе личинки с крючочками, вылупившиеся из яйца, двигаются и попадают в различные органы и ткани:
- сердце;
- лёгкие;
- мышечные ткани.
В этих частях человеческого организма, яйца прикрепляются и превращаются в финны. По своей сути финны — это пузырёк с жидкостью, в котором размещён сколекс. Если человек съест мясо заражённого животного, он заболеет.
При попадании финны в свою среду обитания – организм человека она выворачивается и превращается в сколекс с присосками. Потом происходит развитие, а именно, наращивание члеников из зоны роста, которой является шейка гельминта, все в большем количестве. Пройдёт всего около 3 месяцев, после заражения бычьим цепнем, и сколекс превратится в половозрелого червя-гермафродита, с огромным количеством члеников, производящего оплодотворённые членики-стробилы с тысячами яиц ежедневно. Цикл схемы развития закрылся.
Свиной цепень
Ещё один паразит из класса ленточных – свиной цепень, значительно короче, всего 4 м в длину. Ещё его называют вооружённым цепнем, так как на сколексе размещены не только присоски, но и двойная коронка крючьев в количестве от 29 до 32 штук. Морфология свиного цепня такая: за сколексом идёт шейка длиной примерно 10 мм, а потом – членики. Более молодые из них имеют квадратную форму, но при созревании они становятся прямоугольными. При созревании последнего членика его матка заполняется большим количеством яиц.
В каждом яйце находится личинка, которая начинает развиваться в теле промежуточного хозяина. У свиного цепня это свинья, собака. Яйцо попадает в организм свиньи, если она случайно заглотит заражённые фекалии. В кишечнике из яиц выходит личинка – зародыш с шестью крючьями. Пробуравив стенку кишечника, эти личинки попадают в кровеносную или лимфатическую систему и разносятся по внутренним органам. Далее, перерождается в финну типа цистицерка и ждёт, пока человек съест заражённое мясо.
В организме человека финна выворачивается сколексом наружу, зацепляется за стенки кишечника. Зоной роста члеников является шейка червя, через 2–3 месяца особь становится половозрелой. Так как является гермафродитом, то оплодотворяет сама себя и в окружающую среду снова начинают выделяться членики, заполненные большим количеством яиц. Цикл схемы жизни замкнулся.
Но человек может стать и промежуточным хозяином, если не выполнять правила гигиены. В этом случае он становится носителем финны, что является причиной многих тяжёлых заболеваний и может привести к летальному исходу. Заболевание человека, вызываемое взрослой особью, называется тениоз, а личиночной стадией – цистицеркоз.
Яйца обоих сосальщиков как свиного, так и бычьего, практически не отличаются визуально, поэтому при анализе кала определить, к какому виду цепней относится найденный паразит, невозможно. Нужно делать другие исследования. Симптомы и лечение обоих цепней очень схожи.
Человек является конечным хозяином цикла жизни глистов бычий и свиной цепень. Заражение происходит при поедании сырого мяса коров и свиней, заражённых личинками паразитов. Причём шанс заразится при попадании личинки в организм 98%. Чаще заражаются женщины, чем мужчины. Что связано с профессией. А взрослые больше подвержены заражению гельминтами, чем дети, что связано с особенностями питания.
Воздействие цепней, бычьего и свиного, на организм человека
- Механическое – повреждение слизистой оболочки кишечника.
- Возникновение болезненных реакций. При прохождении члеников паразита через баугиниевую заслонку возникают боли, похожие на аппендицит.
- Скопление нескольких особей печёночного цепня в кишечнике может вызвать непроходимость.
- Живя в организме человека, сосальщики вызывают дефицит питательных веществ.
- Возникновение аллергических реакций на вещества, выделяемые возбудителем.
Иногда встречается массовое заражение, и тогда в человеке живёт сразу несколько особей.
Печёночная двуустка
По своей морфологии печёночная двуустка отличается от двух предыдущих представителей, относится к классу сосальщиков. Вызывает этот паразитический червь такое заболевание, как фасциолез. Размер червя около 20–30 мм в длину и 10 мм в ширину. Тело плоское, с конусовидной передней частью и расширенной задней. Есть две присоски — ротовая и брюшная. Паразитирует в печёночных протоках, откуда и произошло название.
Заражение происходит через пищу или некипяченую воду.
Жизненный цикл у печёночного сосальщика (ещё одно название) значительно сложнее. Половая система — гермафродиты. В организме встречаются сразу и женские и мужские половы органы. После оплодотворения яйца выходят наружу через кишечный тракт и для их дальнейшего развития нужна вода, с температурой 22–29° C. Через 18 дней из яйца вылупляется личинка, которая называется мирацидий. Она свободно плавает в поисках своего промежуточного хозяина. Чтобы произошла следующая стадия развития ей необходим прудовик (водная улитка).
Выходит из улитки через 30-70 дней новая форма — церкария, она сбрасывает свой хвостик и с помощью присосок прикрепляется к растениям, покрываясь защитной оболочкой. В таком виде двуустка может до года ждать своего нового хозяина — животного или человека.
Вместе с травой или водой и происходит попадание личинки в организм человека. Из кишечника перебирается личинка в кровеносную систему и с током крови разносится по организму, стремясь попасть в печень, где и присасывается. Через 1,5–2 месяца у двуустки развивается половая система и она снова может приступать к размножению. Примерно так выглядит цикл её жизни схематически. Хотелось бы добавить, что за свою жизнь одна печёночная двуустка может отложить до 2 миллионов яиц.
Плоские черви-паразиты, к которым относятся все перечисленные гельминты, вызывают заболевания. Эти болезни могут привести даже к гибели человека. Не менее опасны и их личинки. Поэтому лучше предотвратить заболевание, чем потом его лечить. Для профилактики заражения, употребляйте в пищу только хорошо прожаренное или проваренное мясо и рыбу, не пейте сырую воду из открытых источников, соблюдайте основные правила личной гигиены.
Классификация амеб: типы и виды
Амеба – виды этого паразиты многообразны. На сегодняшний день их существует целое множество, что значительно влияет на постановку диагноза. Видовая классификация это не единственная проблема — амебы в процессе своей жизни существуют в виде нескольких различных по своим свойствам форм.
На определенной стадии своего развития они паразитируют в организме, вызывая различные клинические проявления.
Основные стадии развития
Специалисты в области паразитологии, выделяют несколько основных форм амеб:
- тканевую;
- histolytica magna;
- просветную;
- предцистную.
Тканевая форма отличается минимальными размерами, которые не превышают 25 мкм. Обнаружить наличие данного паразита в организме, можно исключительно при остром течении патологии. В фекалиях выявить бактерии невозможно.
Форма E. histolytica magna активно поражает слизистую оболочку кишечника. Она проникает в его стенки, и приводит к образованию язв и гнойных ран. При длительном паразитировании бактерия способна увеличиваться в размерах до 80 мкм. Обнаружить ее можно в каловых массах.
Просветная форма. На данном этапе бактерия поддерживает тесную взаимосвязь с другими организмами, пользы или вреда от этого процесса, нет. Выявить наличие просветного типа паразита можно у людей, которые ранее страдали острой формой заболевания. Наличие данной разновидности бактерии, указывает на хроническое течение патологии. Нередко обнаруживаются амебы при бессимптомной форме болезни. Их длина не превышает 25 мкм.
Предцистная форма считается переходной, она развивается после просветной. Амебы отличаются минимальными размерами, не более 10-18 мкм. Обнаружить их сложно, в силу незначительного содержания в каловых массах.
Существующие разновидности простейших
Амеба – разновидности данного класса включает в себя как минимум 3 основных типа паразитов. Представители бактерий не имеют отличительных видовых характеристик. Они не образовывают раковину, размножаются исключительно бесполым путем, с помощью митотического деления. В природе выделяют несколько разновидностей паразитов:
- амеба протей;
- дизентерийную;
- кишечную.
Амеба протей
Первая разновидность проживает исключительно в несоленых водоемах, ее размеры не превышают 5 мм. Питается паразит исключительно водными продуктами, включая водоросли. Питание происходит с помощью псевдоподий. Этот процесс называется фагоцитозом. Размножение происходит путем деления материнских клеток на дочерние.
Если паразит проживает в неблагоприятных условиях, он превращается в цисту. В таком виде он устойчив к различным температурным показателям, высыханию и воздушным потокам.
Дизентерийная амеба
Преобладает исключительно в толстом кишечнике человека и водоемах. Попадая в организм, она вызывает тяжелое заболевание амебиаз. В ее жизненном цикла фиксируется три основных стадии: циста, мелкая вегетативная и крупная вегетативная форма, тканевая.
Проникновение в организм осуществляется через употребление зараженной пищи в форме цист. По своим габаритам, амеба характеризуется минимальными размерами. Мелкая вегетативная форма не вызывает негативные симптомы со стороны организма, она оседает в нижних отделах кишечника.
Если происходит внедрение паразита в стенку кишечника, это приводит к развитию язв и гнойных ран. Поражение кишечника сопровождается неприятными клиническими проявлениями. По мере прогрессирования, амеба переходит в тканевую форму. Для нее характерно паразитирование в кровеносных сосудах.
Кишечная амеба
Локализуется исключительно в толстом кишечнике. Основными питательными компонентами выступают частички растительной и животной пищи. Паразитируя в нижних отделах кишечника, провоцирует появление цист.
Непатогенные амебы
Выделяют определенные типы амеб, которые относятся к непатогенному классу. В эту категорию входит:
- кишечный паразит;
- амеба Гартмана;
- карликовая амеба;
- Иодамеба Бючли;
- Диэнтамеба;
- ротовая амеба.
Кишечный паразит
Кишечная форма паразита отличается небольшими размерами, в 20-40 мкм. В ее основе лежат небольшие микроорганизмы и частицы, одно эритроциты отсутствуют. У живых бактерий хорошо просматриваются ядра, которые выступают в роли отличительной характеристики.
При передвижении, паразит выполняет плавные и медленные движения одновременно в нескольких местах. Цисты характеризуются крупными размерами.
Амеба Гартмана
По своим характеристикам паразит схож с просветной формой и частично дизентерийным типом. Обнаружить бактерии можно в каловых массах, посредством диагностического исследования.
При подробном изучении, специалисты способны поставить неправильный диагноз. Обусловлено это отсутствием специфических внешних данных.
Карликовая амеба
Является самым мелким типом бактерии, что затрудняет процесс постановки диагноза. В ее основе лежат вакуоли, с немалым количеством бактерий и грибов. Передвижение трудное, заметить у паразита ядро, практически невозможно.
Диагностика производится путем использования раствора Люголя. Отличительной чертой амебы является ее мелкий размер и наличие четко выраженной оболочки.
Иодамеба Бючли
Размер данного паразита не превышает 20 мкм. Согласно видовым характеристикам, он схож на дизентерийную амебу. Главной отличительной чертой выступает наличие вакуолизированной цитоплазмы. При окрашивании бактерий раствором Люголя, они принимают темный оттенок. Подробное рассмотрение позволяет выявить четко очерченное ядро, форма паразита – правильная.
Диэнтамеба
Диэнтамеба – это паразит небольшого размера, его диаметр не превышает 20 мкм. Цитоплазма мутная, в ее основе лежит множество бактерий. Рассмотреть ядро можно при подробном изучении с помощью специальных окрашивающих препаратов. Наличие цист не обнаруживается.
При попадании в окружающую среду, бактерии погибают или разрушаются, они не приспособлены к неблагоприятным условиям.
Ротовая амеба
Встречается практически у всех людей, которые страдают заболеваниями ротовой полости. В некоторых случаях, бактерия обнаруживается при поражениях дыхательной системы. Ее размер не превышает 30 мкм, ядра практически незаметные, движение медленное.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Выявить наличие паразита помогают специальные мазки с использованием раствора хлорида натрия. Лаборанты берут соскоб зубного налета и гноя, при наличии его в верхнечелюстных пазухах.
Основные формы амебиаза
Проникая в организм человека, бактерии приводят к серьезным нарушениям в функционировании органов пищеварительной системы. Наиболее распространенным типом заболевания выступает амебиаз. Он бывает нескольких разновидностей:
- кишечный;
- острый;
- молниеносный;
- затяжной.
Кишечная форма
Кишечная форма заболевания характеризуется бессимптомным течением. Человек может быть носителем паразитов на протяжении нескольких лет, при этом не знать о наличии заболевания. За выделенный период, паразит активно поражает кишечник, провоцируя образования язв, ран с последующими осложнениями.
Острая форма
Острая форма заболевания начинается спонтанно. Сначала человека донимает постоянно нарушение стула с преобладающей диареей. Постепенно к общей клинической картине добавляется болевой синдром. В каловых массах находится незначительное количество крови и слизи. Если болезнь развилась у детей, наблюдается лихорадка и рвота.
Молниеносная форма
Молниеносная форма характеризуется тяжелым течением. Для нее характерно наличие острого токсического синдрома, с серьезным поражением стенок кишечника. Предрасположены к развитию патологии женщины в послеродовой период.
При отсутствии лечебного воздействия, сохраняется высокий риск летального исхода.
Затяжной амебиаз
Затяжной амебиаз сопровождается выраженными нарушениями моторики кишечника. У человека часто наблюдаются запоры и диарея. При этом фиксируется острый болевой синдром, тошнота и слабость. Больной отказывается принимать пищу.
Внекишечный амебиаз
Менее распространенным типом заболевания, является внекишечный амебиаз. Он характеризуется поражением многих органов, в частности печени. Тяжелые нарушения фиксируются исключительно у взрослых людей, и требуют незамедлительного оперативного вмешательства.
Амебы – это простейшие паразиты, которые обитают в организме человека. Проникая в кишечник, они приводят к развитию серьезных нарушений. При отсутствии лечебного воздействия, сохраняется высокий риск летального исхода.
Справиться с амебами не так просто, обусловлено это их высокой стойкостью к неблагоприятным условиям.
Source: lechenie-parazitov.ru
worldwantedperfume.com
Бычий цепень и человек тип взаимоотношений
Ребят помогите, за ранее спасибо!
21. Задание 12 № 3221. Взаимодействие человека и бычьего цепня называется 1) симбиозом 2) хищничеством 3) паразитизмом 4) протокооперацией
22. Задание 12 № 3222. Стенка тела плоских червей представлена 1) только кожей 2) наружным хитиновым скелетом 3) раковиной 4) кожно-мускульным мешком
23. Задание 12 № 3223. Свободноживущим видом является 1) планария 2) широкий лентец 3) эхинококк 4) двуустка
24. Задание 12 № 3224. Внутренние органы белой планарии помещаются 1) в первичной полости тела 2) во вторичной полости тела 3) в рыхлой паренхиме 4) в кишечной полости
25. Задание 12 № 3225. Дыхание планарии происходит 1) диффузно через покровы тела 2) с помощью наружных выростов – жабр 3) с помощью внутренних жабр 4) с помощью лёгочных мешков
26. Задание 12 № 3226. Нервная система плоских червей 1) диффузного типа 2) лестничного типа 3) трубчатого типа 4) отсутствует
27. Задание 12 № 3227. Основным хозяином бычьего цепня является 1) бык 2) человек 3) овца 4) лошадь
28. Задание 12 № 3228. Финна бычьего цепня обычно развивается 1) во внешней среде 2) в мышцах и внутренних органах человека 3) в мышцах и внутренних органах коровы 4) в мышцах и внутренних органах собаки
29. Задание 12 № 3229. Финны эхинококка образуются 1) в головном мозге 2) в лёгких 3) в печени 4) во всех перечисленных органах
30. Задание 12 № 3230. Населяет тонкий кишечник, не имеет развитой пищеварительной систе‐ мы 1) белая планария 2) бычий цепень 3) печёночный сосальщик 4) кошачья двуустка
31. Задание 12 № 3231. В цикле развития плоских червей наблюдается смена хозяев? Где проис‐ ходит цикл развития печёночного сосальщика 1) в организмах малого прудовика и крупного рогатого скота 2) в организмах крупного рогатого скота и человека 3) в организмах сельскохозяйственных животных и собаки 4) все ответы ошибочны
32. Задание 12 № 3232. Кого относят к ресничным червям 1) бычьего цепня 2) свиного цепня 3) эхинококка 4) молочно-белую планарию
33. Задание 12 № 3233. Личинка широкого лентеца развивается в теле 1) собаки 2) человека 3) малого прудовика 4) циклопа и рыбы
34. Задание 12 № 3234. У паразитических червей в процессе эволюции 1) появились глаза 2) возник гермафродитизм 3) редуцировалось анальное отверстие 4) возникли органы прикрепления к организму хозяина
35. Задание 12 № 3235. Какое из перечисленных животных не имеет анального отверстия 1) аскарида 2) ланцетник 3) белая планария 4) дождевой червь 36. Задание 12 № 3236. Наиболее сильной редукции системы органов подверглись у 1) нереиды 2) бычьего цепня 3) острицы 4) платяной вши
37. Задание 12 № 3237. Многоклеточных двусторонне-симметричных животных удлинённой формы, не разделённых на членики, имеющих полость тела, относят к типу 1) плоские черви 2) круглые черви 3) кишечнополостные 4) кольчатые черви
38. Задание 12 № 3238. У круглых червей в отличие от плоских полость тела заполнена 1) кровью 2) воздухом 3) жидкостью 4) паренхимой
39. Задание 12 № 3239. Полость тела круглых червей 1) первичная 2) вторичная – целом 3) кишечная – гастральная 4) отсутствует
40. Задание 12 № 3240. В кожно-мускульном мешке аскариды мускулатура представлена 1) только кольцевыми мышцами 2) только косыми мышцами 3) только продольными мышцами 4) всеми перечисленными типами мышц
Ответ оставил Гость
Если ответа нет или он оказался неправильным по предмету Биология, то попробуй воспользоваться поиском на сайте или задать вопрос самостоятельно.
Если же проблемы возникают регулярно, то возможно Вам стоит обратиться к помощи репетитора. Мы собрали лучших репетиторов, которые научать Вас или Вашего ребёнка решать даже самые сложные задачи, при необходимости вы можете воспользовать пробным уроком. Заполните форму ниже и мы сделаем всё возможное, чтобы решение задач больше не представляло сложностей.
Тема: «Тип Плоские черви»
Тема: «Тип Плоские черви».
Выберите один правильный ответ
А1. Половое размножение у червей-паразитов со сменой хозяев происходит
1) в организме основного хозяина
2) в организме промежуточного хозяина
3) в наземно-воздушной среде
4) почве и водной среде
А2. Какое животное является промежуточным хозяином печёночного сосальщика
4) малый прудовик
А3. Лучевую симметрию тела не имеет
2) белая планария
3) пресноводная гидра
4) красный коралл
А4. Заражение человека бычьим цепнем может произойти при
1) употреблении в пищу мяса, которое не проверено ветеринарным врачом
2) употреблении в пищу плохо промытых овощей, на которых находятся яйца паразита
3) купании в стоячем водоёме, в воде которого обитают личинки паразита
4) использовании плохо вымытой посуды, из которой ел человек, заражённый паразитом
А5. У паразитических червей покровы тела
1) снабжены ресничками
2) покрыты чешуёй
3) состоят из хитина
4) не растворяются пищеварительными соками
А6. Взаимодействие человека и бычьего цепня называется
А7. К какому типу относятся животные, у которых отсутствует полость тела, а промежутки между органами заполнены рыхлой соединительной тканью
1) круглые черви
2) кольчатые черви
4) плоские черви
А8. Стенка тела плоских червей представлена
2) наружным хитиновым скелетом
4) кожно-мускульным мешком
А9. Свободноживущим видом является
2) широкий лентец
А10. Внутренние органы белой планарии помещаются
1) в первичной полости тела
2) во вторичной полости тела
3) в рыхлой паренхиме
4) в кишечной полости
А11. Дыхание планарии происходит
1) диффузно через покровы тела
2) с помощью наружных выростов – жабр
3) с помощью внутренних жабр
4) с помощью лёгочных мешков
А12. Нервная система плоских червей
1) диффузного типа
2) лестничного типа
3) трубчатого типа
А13. Основным хозяином бычьего цепня является
А14. Финна бычьего цепня обычно развивается
1) во внешней среде
2) в мышцах и внутренних органах человека
3) в мышцах и внутренних органах коровы
4) в мышцах и внутренних органах собаки
А15. Промежуточным хозяином печёночного сосальщика является
4) моллюск прудовик
А16. Финны эхинококка образуются
1) в головном мозге
4) во всех перечисленных органах
А17. Населяет тонкий кишечник, не имеет развитой пищеварительной системы
1) белая планария
3) печёночный сосальщик
4) кошачья двуустка
А18. В цикле развития плоских червей наблюдается смена хозяев? Где происходит цикл развития печёночного сосальщика
1) в организмах малого прудовика и крупного рогатого скота
2) в организмах крупного рогатого скота и человека
3) в организмах сельскохозяйственных животных и собаки
4) все ответы ошибочны
А19. Кого относят к ресничным червям
1) бычьего цепня
2) свиного цепня
4) молочно-белую планарию
А20. Личинка широкого лентеца развивается в теле
3) малого прудовика
4) циклопа и рыбы
А21. У паразитических червей в процессе эволюции
1) появились глаза
2) возник гермафродитизм
3) редуцировалось анальное отверстие
4) возникли органы прикрепления к организму хозяина
А22. Какое из перечисленных животных не имеет анального отверстия
3) белая планария
4) дождевой червь
А23. Наиболее сильной редукции системы органов подверглись у
2) бычьего цепня
В1.Выберите три верных ответа из шести. К ленточным червям относятся
Б) свиной цепень
В) широкий лентец
Г) кошачья двуустка
Д) печёночный сосальщик
Е) молочно-белая планария
С1. Дайте краткий ответ на вопрос. Как человек может заразиться печёночным сосальщиком?
С2. Найдите ошибки в приведённом тексте. Укажите номера предложений, в которых сделаны ошибки, исправьте их.
1. Все представители типа Плоские черви ведут паразитический образ жизни.
2. Бычьего цепня относят к ленточным червям.
3. Тело бычьего цепня имеет членистое строение.
4. У бычьего цепня хорошо развита пищеварительная система и он активно питается.
5. Основным хозяином бычьего цепня является крупный рогатый скот.
С3. Найдите ошибки в приведённом тексте. Укажите номера предложений, в которых сделаны ошибки, исправьте их.
1. Плоские черви – это трёхслойные животные.
2. К типу Плоские черви относят белую планарию, человеческую аскариду и печёночного сосальщика.
3. Плоские черви имеют вытянутое уплощенное тело.
4. У них хорошо развита нервная система.
5. Плоские черви – раздельнополые животные, откладывают яйца.
С4. Дайте полный развёрнутый ответ на вопрос. Докажите на примере паразитических ленточных червей, что общая дегенерация является одним из способов достижения биологического прогресса.
Задания №22 с объяснениями
1. Какой экологический фактор ограничивает распространение растений на большую глубину?
1. Соленость воды
2. Недостаток света
3. Атмосферное давление
4. Недостаток минеральных веществ
Объяснение: во всех царствах есть более или менее приспособленные к экстремальным условиям среды организмы, но для каждой группы есть основные факторы, без которых она жить не сможет. Для растений таким фактором является солнечный свет (так как растения – фототрофы и без света не смогут построить органические вещества для своей жизнедеятельности). Правильный ответ – 2.
2. Влажность среды, необходимая для жизни организмов, — это фактор
Объяснение: влажность среды относится к факторам неживой среды, такие факторы называются абиотическими. Правильный ответ — 2.
3. Что служит ограничивающим фактором для растений степной зоны?
1. Недостаток влаги
2. Высокая температура
3. Недостаток минеральных веществ
4. Повышенное ультрафиолетовое излучение
Объяснение: в степной зоне очень низкая влажность и очень высокое испарение, поэтому у растений степной зоны имеется недостаток влаги. Правильный ответ — 1.
4. Какой из приведенных примеров иллюстрирует конкурентные отношения между организмами?
2. Дуб — белый гриб
3. Корова — бычий цепень
Объяснение: конкуренция — борьба за один и тот же источник питания (в данном случае). Белка питается различными орехами, семенами, плодами и т.д., но еще и насекомыми, птичьими яйцами и даже небольшими птицами и лягушками, такой же рацион и у дятла — они являются конкурентами. У дуба и белого гриба тип взаимоотношений — симбиоз, у коровы и бычьего цепня — паразитизм, у ужа и лягушки — хищничество. Правильный ответ — 1.
5. В какой тип отношений вступают сосна и подосиновик?
3. Хищник — жертва
Объяснение: между корнями деревьев и гифами грибов в лесах возникает симбиоз. Взаимодействие именно между грибов и деревом называется микориза. Микориза — это симбиоз гиф гриба и корней дерева, при этом дерево получает минеральные вещества, которые получаются при распаде органики в процессе обмена веществ гриба, а гриб потребляет готовые органические вещества, которые образуются в процессе фотосинтеза в растении. Правильный ответ — 1.
6. Какой из приведенных примеров иллюстрирует отношения хищник-жертва?
1. Рак-отшельник — актиния
2. Шмель — клевер
3. Синица — гусеница
Объяснение: рак-отшельник и актиния живут во взаимовыгодных отношениях, ка и шмель с клевером. Синица ест гусеницу (такие отношения называются хищничеством — хищник-жертва), белка и дятел имеют сходный рацион питания, поэтому между ними тип взаимоотношений — межвидовая конкуренция. Правильный ответ — 3.
7. Примером симбиоза, как особой формы биотических отношений, служит
1. Микориза корней деревьев и гиф шляпочных грибов
2. Обитание кожного клеща на шерсти собаки
3. Подкладывание кукушкой яиц в гнезда насекомоядных птиц
4. Образование финны плоского червя в теле быка
Объяснение: симбиоз — отношения организмов, при которых оба организма получают только плюсы. Например, лишайники — симбиоз гриба и водоросли, таким образом осуществляется круговорот: водоросль производит органические вещества, а гриб — гетеротроф их разлагает до неорганических веществ. Еще одним вариантом симбиоза является взаимодействие корней дерева и гиф гриба, при этом дерево поставляет грибу органические вещества, а гриб расщепляет их до неорганических, таким образом осуществляется круговорот веществ. Правильный ответ — 1.
8. Как называют взаимоотношения собаки и пастбищного клеща?
Объяснение: пастбищный клещ является эктопаразитом собаки, поэтому их взаимоотношения называются паразитизмом. Правильный ответ — 4.
9. Какое приспособление способствует охлаждению растений при повышении температуры воздуха?
1. Уменьшение скорости обмена веществ
2. Увеличение интенсивности фотосинтеза
3. Уменьшение интенсивности дыхания
4. Усиление испарения воды
Объяснение: основной энергодающий процесс в организме — дыхание. Часть получившейся энергии расходуется в тепло, поэтому, для охлаждения организма, нужно уменьшить интенсивность дыхания. Правильный ответ — 3.
10. Взаимные влияния организмов одного или разных видов друг на друга относят к факторам
Объяснение: взаимодействия организмов, влияние их друг на друга — биотические факторы, факторы живой природы. Правильный ответ — 2.
11. Как называют тип отношений между грибом-трутовиком и березой, на которой он обитает?
Объяснение: гриб-трутовик паразитирует на деревьях, не вступая с ними в симбиоз (такие отношения не называются микоризой). Правильный ответ – 4.
12. Отношения каких организмов служат примером симбиоза?
1. Клеща и собаки
2. Сосны и масленка
3. Щуки и карася
4. Растения росянки и насекомого
Объяснение: разберем каждую пару. Клещ паразитирует на собаке, между сосной и масленком симбиоз, который называется микориза (симбиоз гиф гриба и корней дерева), щука может съесть маленьких карасей — хищничество, росянка — хищное растение и ловит насекомых, то есть — хищничество. Правильный ответ — 2.
13. Подкармливание копытных животных в зимний период в целях сохранения численности их популяций относят к факторам
Объяснение: подкармливание осуществляется человеком, а воздействие человека называется антропогенным фактором. Правильный ответ – 2.
14. Все виды деятельности человека относят к факторам
Объяснение: биотические факторы — факторы живой природы, абиотические — неживой, антропогенные — факторы, связанные с деятельностью человека. Правильный ответ — 3.
15. У большинства видов растений и животных отсутствуют приспособления к антропогенным факторам вследствие того, что их воздействие
1. Проявляется постоянство
2. Имеет случайный характер
3. Зависит от климатических условий
4. Имеет ритмичный характер
Объяснение: большинство растений и животных сталкиваются с людьми очень редко и такие встречи имеют случайный характер. Приспособления к антропогенным факторам есть только у домашних животных, так как они были выведены специально для жизни рядом с человеком. Правильный ответ — 2.
16. Высокая численность волков может быть ограничивающим фактором для
Объяснение: высокая численность будет ограничивающим фактором для организмов, которые являются пищей для волков. Таковыми являются зайцы-русаки. Правильный ответ — 1.
Задания для самостоятельного решения
1. Сигналом к осеннему перелету птиц в средней полосе России служит
1. Понижение температуры воздуха
2. Увеличение количества осадков
3. Наступление первых заморозков
4. Сокращение длины светового дня
Правильный ответ — 4.
2. Какой фактор лежит в основе сезонных изменений в жизни птиц?
1. Увеличение численности хищников
2. Нарушение биотических связей
3. Изменение температуры
4. Изменение длины светового дня
Правильный ответ — 4.
3. Отношения каких организмов служат примером конкуренции?
1. Волка и кабана
3. Пчелы и жука-короеда
4. Актинии и рака-отшельника
Правильный ответ — 2.
4. Самая низкая биомасса продуцентов характерна для
1. Лугов и болот
2. Смешанных и хвойных лесов
3. Тропических дождевых лесов
4. Тундры и пустыни
Правильный ответ — 4.
5. Взаимное влияние организмов одного или разных видов относят к факторам
Правильный ответ — 1.
6. Внешним сигналом, вызывающим наступление листопада у растений центральной полосы, служит
1. Накопление вредных веществ в листьях
2. Увеличение количества осадков
3. Сокращение длины светового дня
4. Уменьшение питательных веществ в почве
Правильный ответ — 3.
7. Минеральные вещества, используемые растениями в процессе почвенного питания, относят к группе факторов
Правильный ответ — 4.
8. К абиотическим факторам относят
1. Изменение температуры воздуха в течение сезона
2. Влияние растений на жизнь животных
3. Осушение заболоченных территорий
4. Конкуренцию растений за поглощение света
Правильный ответ -1.
9. Главный фактор, вызывающий листопад у растений, — изменение
1. Состава почвенного покрова
3. Продолжительности светового дня
Правильный ответ — 3.
10. Взаимные влияния организмов одного или разных видов друг на друга относят к факторам
Правильный ответ — 2.
11. Отношения каких организмов служат примером симбиоза?
1. Клеща и собаки
2. Сосны и масленка
3. Щуки и карася
4. Растения росянки и насекомого
Правильный ответ — 2.
12. Подкармливание копытных животных в зимний период в целях сохранения численности их популяций относят к факторам
Правильный ответ — 2.
13. Все виды деятельности человека относят к факторам
Правильный ответ — 3.
14. Какой фактор ограничивает жизнь растений на больших глубинах?
1. Питательные вещества
Правильный ответ — 3.
15. Недостаток какого экологического фактора вызывает появление светло-зеленых листьев у растений?
2. Углекислого газа
Правильный ответ — 3.
16. Каков характер взаимоотношений организмов разных видов, нуждающихся в одинаковых пищевых ресурсах?
1. Хищник — жертва
2. Паразит — хозяин
Правильный ответ — 3.
17. Благодаря непрямому развитию у животных ослабляется конкуренция между
1. Особями разных видов
2. Популяциями разных видов
3. Личинками и взрослыми формами
4. Взрослыми особями вида
Правильный ответ — 3.
18. В окрестностях ряда городов происходит массовая гибель сосен из-за того, что в этих районах
1. Проявляется климатическая неустойчивость
2. Почва малоплодородна
3. Не проводится подкормка деревьев минеральными веществами
4. Воздух и почва сильно загрязнены промышленными отходами
Правильный ответ — 4.
19. Укажите абиотический фактор, необходимый для жизни растений.
1. Наличие углекислого газа в атмосфере
2. Внесение человеком минеральных удобрений
3. Наличие в экосистеме консументов
4. Конкуренция между соснами за свет
Правильный ответ — 1.
20. Взаимовыгодное существование бобовых растений и клубеньковых бактерий представляет собой
Правильный ответ — 3.
21. Как называют тип отношений между грибом-трутовиком и березой, на которой он обитает?
Правильный ответ — 1.
22. Интенсивность любого экологического фактора, наиболее благоприятную для жизнедеятельности, называют
Правильный ответ — 3.
23. Какие взаимоотношения в биоценозе степи характерны для диких копытных животных разных видов?
Правильный ответ — 2.
24. Ограничивающим называют фактор, при наличии которого в популяции
1. Организмы нормально функционируют
2. Повышается приспособленность особей
3. Возникает экологическая изоляция
4. Существование вида становится невозможным
Правильный ответ — 4.
25. Какой фактор ограничивает жизнь растений в степной зоне?
1. Высокая температура
2. Недостаток влаги
3. Отсутствие перегноя
4. Ультрафиолетовые лучи
Правильный ответ — 2.
26. К абиотическим факторам относят
1. Подрывание кабанами корней
2. Обильный снегопад
3. Растительный опад
4. Нашествие саранчи
Правильный ответ — 2.
27. Антропогенными называют факторы
1. Связанные с деятельностью человека
2. Абиотического характера
3. Обусловленные историческими изменениями земной коры
4. Определяющие функционирование биогеоценозов
Правильный ответ — 1.
28. К антропогенным факторам, вызывающим сокращение численности популяции окуня в водоеме, относят
1. Образование ледяного покрова на поверхности водоема
2. Увеличение численности мальков других видов рыб
3. Загрязнение водоема сточными водами
4. Понижение температуры воды
Правильный ответ — 3.
29. Воздействие человека на жизнь любой экосистемы — пример фактора
Правильный ответ — 4.
30. Экологические факторы, характеризующие отношения в биогеоценозе между особями разных популяций, называют
Правильный ответ — 2.
31. Какой пример иллюстрирует проявление в природной среде биотического фактора?
1. Загрязнение водоемов, расположенных рядом с агроценозами
2. Поедание личинками божьей коровки яблоневой тли
3. Вымерзание проростков пшеницы при весенних заморозках
4. Понижение уровня грунтовых вод при длительной засухе
Правильный ответ — 2.
32. Согласно учению В. И. Вернадского о биосфере, известняки, каменный уголь образовались в результате
1. Оседания космической пыли
2. Деятельности живых организмов
3. Вулканической деятельности
4. Горообразовательных процессов
Правильный ответ — 2.
33. Какой фактор является ограничивающим для зерноядных птиц зимой в тайге?
1. Интенсивность освещения
2. Перепады атмосферного давления
3. Отсутствие насекомых
4. Высота снежного покрова
Правильный ответ — 4.
34. Одноклеточные зеленые водоросли вступают в симбиоз в лишайнике с
Правильный ответ — 4.
35. Рыхление почвы под кроной плодовых деревьев — это воздействие на растение фактора
Правильный ответ — 1.
36. Факторы, значение которых выходит за пределы выносливости организмов, называются
Правильный ответ — 4.
37. У покрытосеменных растений, обитающих в водной среде, по сравнению с наземными
1. Хорошо развиты ткани
2. Интенсивнее протекает фотосинтез
3. Слабо развита корневая система
4. Устьица расположены на нижней стороне листа
Источники: http://shkolniku.com/biologiya/task2450156.html, http://pandia.ru/text/77/429/12390.php, http://cleverpenguin.ru/zadaniya-no22-s-ob-yasneniyami
jeludokzone.ru
вылечить, признаки заболевания, разновидности болезни, травы
Вооруженный цепень: симптомы, лечение и жизненный цикл
Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день…
Читать далее »
Вооруженный цепень (свиной) – еще один цепень из рода ленточных червей, который паразитирует в организмах млекопитающих. Окончательным хозяином цепня вооруженного является человек, а в качестве промежуточных выступают, как правило, свиньи, кабаны, собаки, кролики. У своего окончательного хозяина паразит вызывает гельминтозное заболевание под названием тениоз (личиночная стадия паразита), примечательно, что инвазия может быть вызвана и яйцами гельминта, в этом случае болезнь носит название цистицеркоз. В статье мы разберем симптомы инвазии и ее лечение.
- Подробнее о вооруженном цепне
- Жизненный цикл гельминта
- Симптомы цепня вооруженного
- Диагностические мероприятия
- Лечение цепня
Подробнее о вооруженном цепне
Вооруженный цепень достигает в длину 2-3 метров, его тело плоское лентовидной формы. На сколексе вооруженного цепня находятся четыре присоски и двойной ряд крючьев, которые обеспечивают надежное крепление к слизистой кишечника окончательного хозяина. Также он имеет трехдольный яичник, на стробиле находятся 800-1000 члеников, зрелые членики выходят наружу с испражнениями.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Яйца цепня вооруженного содержат онкосферы – шестикрючные зародыши. Яйца имеют слегка овальную форму, их размеры варьируются от 28 до 40 мкм в длину и от 28 до 38 мкм в ширину. Наружная оболочка яиц довольно нежная, в условиях окружающей среды она разрушается, выпуская на свободу онкосферы.
Жизненный цикл гельминта
Жизненный цикл паразита включает двух хозяев, окончательным является человек, промежуточным чаще всего выступают домашние свиньи и дикие кабаны. В редких случаях промежуточным хозяином цепня может стать человек, это происходит в том случае, когда паразит начинает свой жизненный цикл в человеческом организме, не войдя в стадию личинки (цистицеркоз).
Источником инвазии является зараженный человек, в организме которого гельминт паразитирует во взрослой форме в тонком кишечнике. Отделяющиеся от стробилы членики попадают в окружающую среду вместе с фекалиями больного, там они сохраняют длительное время свою жизнеспособность. Во внешней среде из члеников выходят яйца, которые содержат в себе онкосферы.
Промежуточные хозяева вооруженного цепня – свиньи заражаются гельминтозом, поедая нечистоты, в которых находятся яйца. Таким образом, ж
mozhaysk-info.ru
Взаимодействие человека и бычьего цепня называется — Паразиты человека
Содержание статьи:
Бычий цепень: все о черве, который живет у нас внутри
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Заболевания, которые вызываются у человека глистами называются гельминтозы. Это название общее для всех болезней, но каждый червь вызывает своё заболевание, имеет свою особую морфологию, место обитания и цикл развития. Рассмотрим нескольких представителей из класса плоские черви, которые наиболее часто встречаются у человека: печёночная двуустка; бычий и свиной цепень.
Бычий цепень
Бычий цепень, или по-другому его называют цепень невооружённый (лат. Taeniarhynchus saginatus). При попадании в тело человека, вызывает болезнь тениаринхоз. Морфология этого сосальщика, следующая: тело (по-научному — стробила) имеет лентовидную форму, состоит из большого числа гермафродитных члеников квадратной формы, количество которых достигает иногда 2000. Паразитирует и растёт возбудитель болезни тениаринхоз в тонком кишечнике, а именно в двенадцатипёрстной кишке. При этом длина может достигать 10 метров и даже больше. При учёте, что длина кишечника человека всего 8 метров.
Сколекс (в народе головка) с четырьмя присосками диаметром 1,5–2 мм. Бычий цепень является гермафродитом, может сам себя оплодотворять. Как результат, в каждом из члеников может быть до 170 тысяч яиц с зародышами.
Цикл жизни бычьего цепня начинается с яйца, которое выбрасывается вместе с калом в стробиле. Он способен передвигаться самостоятельно в сторону анального отверстия. Попав в окружающую среду, окосферы могут во время еды, вместе с травой проникнуть в промежуточного хозяина. Им является любой представитель крупного рогатого скота. По кровеносной системе личинки с крючочками, вылупившиеся из яйца, двигаются и попадают в различные органы и ткани:
- сердце;
- лёгкие;
- мышечные ткани.
В этих частях человеческого организма, яйца прикрепляются и превращаются в финны. По своей сути финны — это пузырёк с жидкостью, в котором размещён сколекс. Если человек съест мясо заражённого животного, он заболеет.
При попадании финны в свою среду обитания – организм человека она выворачивается и превращается в сколекс с присосками. Потом происходит развитие, а именно, наращивание члеников из зоны роста, которой является шейка гельминта, все в большем количестве. Пройдёт всего около 3 месяцев, после заражения бычьим цепнем, и сколекс превратится в половозрелого червя-гермафродита, с огромным количеством члеников, производящего оплодотворённые членики-стробилы с тысячами яиц ежедневно. Цикл схемы развития закрылся.
Свиной цепень
Ещё один паразит из класса ленточных – свиной цепень, значительно короче, всего 4 м в длину. Ещё его называют вооружённым цепнем, так как на сколексе размещены не только присоски, но и двойная коронка крючьев в количестве от 29 до 32 штук. Морфология свиного цепня такая: за сколексом идёт шейка длиной примерно 10 мм, а потом – членики. Более молодые из них имеют квадратную форму, но при созревании они становятся прямоугольными. При созревании последнего членика его матка заполняется большим количеством яиц.
В каждом яйце находится личинка, которая начинает развиваться в теле промежуточного хозяина. У свиного цепня это свинья, собака. Яйцо попадает в организм свиньи, если она случайно заглотит заражённые фекалии. В кишечнике из яиц выходит личинка – зародыш с шестью крючьями. Пробуравив стенку кишечника, эти личинки попадают в кровеносную или лимфатическую систему и разносятся по внутренним органам. Далее, перерождается в финну типа цистицерка и ждёт, пока человек съест заражённое мясо.
В организме человека финна выворачивается сколексом наружу, зацепляется за стенки кишечника. Зоной роста члеников является шейка червя, через 2–3 месяца особь становится половозрелой. Так как является гермафродитом, то оплодотворяет сама себя и в окружающую среду снова начинают выделяться членики, заполненные большим количеством яиц. Цикл схемы жизни замкнулся.
Но человек может стать и промежуточным хозяином, если не выполнять правила гигиены. В этом случае он становится носителем финны, что является причиной многих тяжёлых заболеваний и может привести к летальному исходу. Заболевание человека, вызываемое взрослой особью, называется тениоз, а личиночной стадией – цистицеркоз.
Яйца обоих сосальщиков как свиного, так и бычьего, практически не отличаются визуально, поэтому при анализе кала определить, к какому виду цепней относится найденный паразит, невозможно. Нужно делать другие исследования. Симптомы и лечение обоих цепней очень схожи.
Человек является конечным хозяином цикла жизни глистов бычий и свиной цепень. Заражение происходит при поедании сырого мяса коров и свиней, заражённых личинками паразитов. Причём шанс заразится при попадании личинки в организм 98%. Чаще заражаются женщины, чем мужчины. Что связано с профессией. А взрослые больше подвержены заражению гельминтами, чем дети, что связано с особенностями питания.
Воздействие цепней, бычьего и свиного, на организм человека
- Механическое – повреждение слизистой оболочки кишечника.
- Возникновение болезненных реакций. При прохождении члеников паразита через баугиниевую заслонку возникают боли, похожие на аппендицит.
- Скопление нескольких особей печёночного цепня в кишечнике может вызвать непроходимость.
- Живя в организме человека, сосальщики вызывают дефицит питательных веществ.
- Возникновение аллергических реакций на вещества, выделяемые возбудителем.
Иногда встречается массовое заражение, и тогда в человеке живёт сразу несколько особей.
Печёночная двуустка
По своей морфологии печёночная двуустка отличается от двух предыдущих представителей, относится к классу сосальщиков. Вызывает этот паразитический червь такое заболевание, как фасциолез. Размер червя около 20–30 мм в длину и 10 мм в ширину. Тело плоское, с конусовидной передней частью и расширенной задней. Есть две присоски — ротовая и брюшная. Паразитирует в печёночных протоках, откуда и произошло название.
Заражение происходит через пищу или некипяченую воду.
Жизненный цикл у печёночного сосальщика (ещё одно название) значительно сложнее. Половая система — гермафродиты. В организме встречаются сразу и женские и мужские половы органы. После оплодотворения яйца выходят наружу через кишечный тракт и для их дальнейшего развития нужна вода, с температурой 22–29° C. Через 18 дней из яйца вылупляется личинка, которая называется мирацидий. Она свободно плавает в поисках своего промежуточного хозяина. Чтобы произошла следующая стадия развития ей необходим прудовик (водная улитка).
Выходит из улитки через 30-70 дней новая форма — церкария, она сбрасывает свой хвостик и с помощью присосок прикрепляется к растениям, покрываясь защитной оболочкой. В таком виде двуустка может до года ждать своего нового хозяина — животного или человека.
Вместе с травой или водой и происходит попадание личинки в организм человека. Из кишечника перебирается личинка в кровеносную систему и с током крови разносится по организму, стремясь попасть в печень, где и присасывается. Через 1,5–2 месяца у двуустки развивается половая система и она снова может приступать к размножению. Примерно так выглядит цикл её жизни схематически. Хотелось бы добавить, что за свою жизнь одна печёночная двуустка может отложить до 2 миллионов яиц.
Плоские черви-паразиты, к которым относятся все перечисленные гельминты, вызывают заболевания. Эти болезни могут привести даже к гибели человека. Не менее опасны и их личинки. Поэтому лучше предотвратить заболевание, чем потом его лечить. Для профилактики заражения, употребляйте в пищу только хорошо прожаренное или проваренное мясо и рыбу, не пейте сырую воду из открытых источников, соблюдайте основные правила личной гигиены.
Классификация амеб: типы и виды
Амеба – виды этого паразиты многообразны. На сегодняшний день их существует целое множество, что значительно влияет на постановку диагноза. Видовая классификация это не единственная проблема — амебы в процессе своей жизни существуют в виде нескольких различных по своим свойствам форм.
На определенной стадии своего развития они паразитируют в организме, вызывая различные клинические проявления.
Основные стадии развития
Специалисты в области паразитологии, выделяют несколько основных форм амеб:
- тканевую;
- histolytica magna;
- просветную;
- предцистную.
Тканевая форма отличается минимальными размерами, которые не превышают 25 мкм. Обнаружить наличие данного паразита в организме, можно исключительно при остром течении патологии. В фекалиях выявить бактерии невозможно.
Форма E. histolytica magna активно поражает слизистую оболочку кишечника. Она проникает в его стенки, и приводит к образованию язв и гнойных ран. При длительном паразитировании бактерия способна увеличиваться в размерах до 80 мкм. Обнаружить ее можно в каловых массах.
Просветная форма. На данном этапе бактерия поддерживает тесную взаимосвязь с другими организмами, пользы или вреда от этого процесса, нет. Выявить наличие просветного типа паразита можно у людей, которые ранее страдали острой формой заболевания. Наличие данной разновидности бактерии, указывает на хроническое течение патологии. Нередко обнаруживаются амебы при бессимптомной форме болезни. Их длина не превышает 25 мкм.
Предцистная форма считается переходной, она развивается после просветной. Амебы отличаются минимальными размерами, не более 10-18 мкм. Обнаружить их сложно, в силу незначительного содержания в каловых массах.
Существующие разновидности простейших
Амеба – разновидности данного класса включает в себя как минимум 3 основных типа паразитов. Представители бактерий не имеют отличительных видовых характеристик. Они не образовывают раковину, размножаются исключительно бесполым путем, с помощью митотического деления. В природе выделяют несколько разновидностей паразитов:
- амеба протей;
- дизентерийную;
- кишечную.
Амеба протей
Первая разновидность проживает исключительно в несоленых водоемах, ее размеры не превышают 5 мм. Питается паразит исключительно водными продуктами, включая водоросли. Питание происходит с помощью псевдоподий. Этот процесс называется фагоцитозом. Размножение происходит путем деления материнских клеток на дочерние.
Если паразит проживает в неблагоприятных условиях, он превращается в цисту. В таком виде он устойчив к различным температурным показателям, высыханию и воздушным потокам.
Дизентерийная амеба
Преобладает исключительно в толстом кишечнике человека и водоемах. Попадая в организм, она вызывает тяжелое заболевание амебиаз. В ее жизненном цикла фиксируется три основных стадии: циста, мелкая вегетативная и крупная вегетативная форма, тканевая.
Проникновение в организм осуществляется через употребление зараженной пищи в форме цист. По своим габаритам, амеба характеризуется минимальными размерами. Мелкая вегетативная форма не вызывает негативные симптомы со стороны организма, она оседает в нижних отделах кишечника.
Если происходит внедрение паразита в стенку кишечника, это приводит к развитию язв и гнойных ран. Поражение кишечника сопровождается неприятными клиническими проявлениями. По мере прогрессирования, амеба переходит в тканевую форму. Для нее характерно паразитирование в кровеносных сосудах.
Кишечная амеба
Локализуется исключительно в толстом кишечнике. Основными питательными компонентами выступают частички растительной и животной пищи. Паразитируя в нижних отделах кишечника, провоцирует появление цист.
Непатогенные амебы
Выделяют определенные типы амеб, которые относятся к непатогенному классу. В эту категорию входит:
- кишечный паразит;
- амеба Гартмана;
- карликовая амеба;
- Иодамеба Бючли;
- Диэнтамеба;
- ротовая амеба.
Кишечный паразит
Кишечная форма паразита отличается небольшими размерами, в 20-40 мкм. В ее основе лежат небольшие микроорганизмы и частицы, одно эритроциты отсутствуют. У живых бактерий хорошо просматриваются ядра, которые выступают в роли отличительной характеристики.
При передвижении, паразит выполняет плавные и медленные движения одновременно в нескольких местах. Цисты характеризуются крупными размерами.
Амеба Гартмана
По своим характеристикам паразит схож с просветной формой и частично дизентерийным типом. Обнаружить бактерии можно в каловых массах, посредством диагностического исследования.
При подробном изучении, специалисты способны поставить неправильный диагноз. Обусловлено это отсутствием специфических внешних данных.
Карликовая амеба
Является самым мелким типом бактерии, что затрудняет процесс постановки диагноза. В ее основе лежат вакуоли, с немалым количеством бактерий и грибов. Передвижение трудное, заметить у паразита ядро, практически невозможно.
Диагностика производится путем использования раствора Люголя. Отличительной чертой амебы является ее мелкий размер и наличие четко выраженной оболочки.
Иодамеба Бючли
Размер данного паразита не превышает 20 мкм. Согласно видовым характеристикам, он схож на дизентерийную амебу. Главной отличительной чертой выступает наличие вакуолизированной цитоплазмы. При окрашивании бактерий раствором Люголя, они принимают темный оттенок. Подробное рассмотрение позволяет выявить четко очерченное ядро, форма паразита – правильная.
Диэнтамеба
Диэнтамеба – это паразит небольшого размера, его диаметр не превышает 20 мкм. Цитоплазма мутная, в ее основе лежит множество бактерий. Рассмотреть ядро можно при подробном изучении с помощью специальных окрашивающих препаратов. Наличие цист не обнаруживается.
При попадании в окружающую среду, бактерии погибают или разрушаются, они не приспособлены к неблагоприятным условиям.
Ротовая амеба
Встречается практически у всех людей, которые страдают заболеваниями ротовой полости. В некоторых случаях, бактерия обнаруживается при поражениях дыхательной системы. Ее размер не превышает 30 мкм, ядра практически незаметные, движение медленное.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Выявить наличие паразита помогают специальные мазки с использованием раствора хлорида натрия. Лаборанты берут соскоб зубного налета и гноя, при наличии его в верхнечелюстных пазухах.
Основные формы амебиаза
Проникая в организм человека, бактерии приводят к серьезным нарушениям в функционировании органов пищеварительной системы. Наиболее распространенным типом заболевания выступает амебиаз. Он бывает нескольких разновидностей:
- кишечный;
- острый;
- молниеносный;
- затяжной.
Кишечная форма
Кишечная форма заболевания характеризуется бессимптомным течением. Человек может быть носителем паразитов на протяжении нескольких лет, при этом не знать о наличии заболевания. За выделенный период, паразит активно поражает кишечник, провоцируя образования язв, ран с последующими осложнениями.
Острая форма
Острая форма заболевания начинается спонтанно. Сначала человека донимает постоянно нарушение стула с преобладающей диареей. Постепенно к общей клинической картине добавляется болевой синдром. В каловых массах находится незначительное количество крови и слизи. Если болезнь развилась у детей, наблюдается лихорадка и рвота.
Молниеносная форма
Молниеносная форма характеризуется тяжелым течением. Для нее характерно наличие острого токсического синдрома, с серьезным поражением стенок кишечника. Предрасположены к развитию патологии женщины в послеродовой период.
При отсутствии лечебного воздействия, сохраняется высокий риск летального исхода.
Затяжной амебиаз
Затяжной амебиаз сопровождается выраженными нарушениями моторики кишечника. У человека часто наблюдаются запоры и диарея. При этом фиксируется острый болевой синдром, тошнота и слабость. Больной отказывается принимать пищу.
Внекишечный амебиаз
Менее распространенным типом заболевания, является внекишечный амебиаз. Он характеризуется поражением многих органов, в частности печени. Тяжелые нарушения фиксируются исключительно у взрослых людей, и требуют незамедлительного оперативного вмешательства.
Амебы – это простейшие паразиты, которые обитают в организме человека. Проникая в кишечник, они приводят к развитию серьезных нарушений. При отсутствии лечебного воздействия, сохраняется высокий риск летального исхода.
Справиться с амебами не так просто, обусловлено это их высокой стойкостью к неблагоприятным условиям.
Source: lechenie-parazitov.ru
Source: worldwantedperfume.com
Почитайте еще:
lesovir-c.com
Тест по биологии (7 класс) по теме: тест по биологии 7 класс Плоские, Круглые, Кольчатые черви
Тема «Черви: Плоские, Круглые, Кольчатые»
Вариант 1.
Часть А (с выбором одного правильного ответа)
1. Половое размножение у червей-паразитов со сменой хозяев происходит:
1) в организме основного хозяина; 2) в организме промежуточного хозяина; 3) в наземно-воздушной среде; 4) почве и водной среде.
2. Лучевую симметрию тела не имеет:
1) медуза – корнерот; 2) белая планария; 3) пресноводная гидра; 4) красный коралл.
3. У паразитических червей покровы тела:
1) снабжены ресничками; 2) покрыты чешуёй; 3) состоят из хитина; 4) не растворяются пищеварительными соками хозяина.
4. К какому типу относятся животные, у которых отсутствует полость тела, а промежутки между органами заполнены рыхлой соединительной тканью:
1) круглые черви; 2) кольчатые черви; 3) членистоногие; 4) плоские черви.
5. Свободноживущим видом является:
1) планария; 2) широкий лентец; 3) эхинококк; 4) кошачья двуустка.
6. Аскариды не удаляются из кишечника вместе с непереваренной пищей, так как:
1) обладают большой плодовитостью; 2) могут жить в бескислородной среде; 3) способны
перемещаться в направлении противоположном движению пищи; 4) на покровы их тела не действует
пищеварительный сок.
7. Пищеварительная система аскариды человеческой в отличие от плоских червей:
1) лишена кишечника; 2) лишена ротового отверстия; 3) имеет анальное отверстие; 4) лишена
анального отверстия.
8. В кожно-мускульном мешке аскариды мускулатура представлена:
1) только кольцевыми мышцами; 2) только косыми мышцами; 3) только продольными мышцами;
4) всеми перечисленными типами мышц.
9. Переваривание дождевыми червями растительных остатков способствует:
1) перемешиванию почвы; 2) проникновению в почву воздуха; 3) обогащению почвы органическими
веществами; 4) проникновению в почву влаги.
10. Животные, какого типа имеют наиболее высокий уровень организации:
1) кишечнополостные; 2) плоские черви; 3) кольчатые черви; 4) круглые черви.
Часть В
Установите соответствие между группами животных и характерными для них признаками:
А) Плоские черви
Б) Круглые черви
1) есть полость тела
2) нет полости тела
3) кишечник заканчивается слепо
4) кишечник заканчивается анальным отверстием
5) характерен жизненный цикл с одним хозяином
6) характерен жизненный цикл со сменой хозяев
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | |
3) | | | | | | | | | | |
4) | | | | | | | | | | |
Тест №4 Тема «Черви: Плоские, Круглые, Кольчатые»
Вариант 2.
Часть А (с выбором одного правильного ответа)
1. Какое животное является промежуточным хозяином печёночного сосальщика:
1) собака; 2) человек; 3) корова; 4) малый прудовик.
2. Заражение человека бычьим цепнем может произойти при:
1) употреблении в пищу мяса, которое не проверено ветеринарным врачом; 2) употреблении в пищу плохо промытых овощей, на которых находятся яйца паразита; 3) купании в стоячем водоёме, в воде которого обитают личинки паразита; 4) использовании плохо вымытой посуды, из которой ел человек, заражённый паразитом.
3. Взаимодействие человека и бычьего цепня называется:
1) симбиозом; 2) хищничеством; 3) паразитизмом; 4) протокооперацией.
4. Стенка тела плоских червей представлена:
1) только кожей; 2) наружным хитиновым скелетом; 3) раковиной; 4) кожно-мускульным мешком.
5. Внутренние органы белой планарии помещаются:
1) в первичной полости тела; 2) во вторичной полости тела; 3) в рыхлой соединительной ткани; 4) в кишечной полости.
6. Многоклеточных двустороннесимметричных животных удлинённой формы, не разделённых на
членики, имеющих полость тела, относят к типу:
1) плоские черви; 2) круглые черви; 3) кишечнополостные; 4) кольчатые черви.
7. Заражение человеческой аскаридой происходит при:
1) поедании сырого мяса; 2) поедании сырой рыбы; 3) несоблюдении норм личной гигиены;
4) заражении ран и порезов.
8. При переходе от плоских к круглым червям произошли следующие ароморфозы (усложнения):
1) появилась полость тела; 2) появилась кровеносная система; 3) появились органы дыхания;
4) появились специализированные органы движения.
9. В отличие от плоских и круглых червей у кольчатых червей имеется:
1) нервная система; 2) кровеносная система; 3) выделительная система; 4) пищеварительная система.
10. Выделительная система кольчатых червей представлена:
1) выделительными железами; 2) парными почками в каждом сегменте тела; 3) парными
выделительными воронками в каждом сегменте тела; 4) в каждом сегменте тела кожными железами.
Часть В ( с выбором нескольких правильных ответов)
Выберите три правильных утверждения из шести. К признакам кольчатых червей относят:
1) окологлоточное нервное кольцо и отходящие от него нервные стволы с ответвлениями
2) щетинки на члениках тела
3) окологлоточное нервное кольцо и брюшная нервная цепочка
4) слабое развитие или отсутствие органов чувств
5) наличие замкнутой кровеносной системы
6) питание тканями органов тела человека
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | |
3) | | | | | | | | | | |
4) | | | | | | | | | | |
Тест №4 Тема «Черви: Плоские, Круглые, Кольчатые»
Вариант 3.
Часть А (с выбором одного правильного ответа)
1. Дыхание планарии происходит:
1) диффузно через покровы тела; 2) с помощью наружных выростов – жабр; 3) с помощью внутренних жабр; 4) с помощью лёгочных мешков.
2. Основным хозяином бычьего цепня является:
1) бык; 2) человек; 3) овца; 4) лошадь.
3. Промежуточным хозяином печёночного сосальщика является:
1) бык; 2) человек; 3) рыба; 4) моллюск прудовик.
4. Кого относят к ресничным червям:
1) бычьего цепня; 2) свиного цепня; 3) эхинококка; 4) молочно-белую планарию.
5. У паразитических червей в процессе эволюции:
1) появились глаза; 2) возник гермафродитизм; 3) редуцировалось анальное отверстие; 4) возникли органы прикрепления к организму хозяина.
6. У круглых червей в отличие от плоских полость тела заполнена:
1) кровью; 2) воздухом; 3) жидкостью; 4) паренхимой (соединительной тканью).
7. Острицы паразитируют в:
1) желудке; 2) тонком кишечнике; 3) печени; 4) толстом кишечнике.
8. Какие группы животных не используют в процессе дыхания кислород:
1) дождевые черви и другие обитатели почвы; 2) личинки насекомых, обитающих под
корой деревьев; 3) аскарида и другие черви-паразиты; 4) скаты и другие обитатели
морских глубин.
9. Нервная система дождевого червя представлена:
1) разбросанными по всему телу нервными клетками; 2) окологлоточным нервным
кольцом и брюшной нервной цепочкой; 3) головными нервными узлами и отходящими
от них стволами; 4) окологлоточным нервным кольцом, спинным и брюшным
стволами.
10. Дождевые черви, прокладывая в почве ходы:
1) способствуют образованию в растениях органических веществ; 2) улучшают условия
дыхания корней; 3) влияют на скорость передвижения в растениях минеральных
веществ; 4) влияют на скорость передвижения в растениях органических веществ.
Часть В
Установите соответствие между признаком и типом живых организмов:
А) Кишечнополостные
Б) Кольчатые черви
1) двухслойные животные
2) наличие полости тела, заполненной жидкостью
3) сетчатая нервная система (диффузный тип)
4) туловище сегментировано
5) лучевая симметрия
6) наличие кровеносной системы
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | |
3) | | | | | | | | | | |
4) | | | | | | | | | | |
Тема «Черви: Плоские, Круглые, Кольчатые»
Вариант 4.
Часть А (с выбором одного правильного ответа)
1. Нервная система плоских червей:
1) диффузного типа; 2) лестничного типа; 3) трубчатого типа; 4) отсутствует.
2. Финна (личинка) бычьего цепня обычно развивается:
1) во внешней среде; 2) в мышцах и внутренних органах человека; 3) в мышцах и внутренних органах коровы; 4) в мышцах и внутренних органах собаки.
3. Населяет тонкий кишечник, не имеет развитой пищеварительной системы:
1) белая планария; 2) бычий цепень; 3) печёночный сосальщик; 4) кошачья двуустка.
4. В цикле развития плоских червей наблюдается смена хозяев. Где происходит цикл развития печёночного сосальщика:
1) в организмах малого прудовика и крупного рогатого скота; 2) в организмах крупного рогатого скота и человека; 3) в организмах сельскохозяйственных животных и собаки; 4) все ответы ошибочны.
5. Какое из перечисленных животных не имеет анального отверстия:
1) аскарида; 2) острица; 3) белая планария; 4) дождевой червь.
6. У круглых червей отсутствует:
1) полость тела; 2) выделительная система; 3) нервная система; 4) кровеносная система.
7. Тело разделено на членики у:
1) кишечнополостных; 2) губок; 3) круглых червей; 4) кольчатых червей.
8. Какое из перечисленных животных имеет круглое в сечении тело:
1) аскарида человеческая; 2) печёночный сосальщик; 3) бычий цепень; 4) сибирская двуустка.
9. У кольчатых червей мускулатура:
1) кольцевая и продольная; 2) только кольцевая; 3) только продольная; 4) поперечная, продольная и
кольцевая.
10. Кольчатые черви отличаются от круглых:
1) двусторонней симметрией; 2) сквозным кишечником; 3) наличием полости тела; 4) наличием
кровеносной системы.
Часть В
Установите соответствие между мерой профилактики заражения человека и паразитом, его вызывающим:
А) аскарида
Б) бычий цепень
1) не есть сырого плохо проваренного или прожаренного мяса
2) мыть руки перед едой и после еды
3) не есть немытые сырые фрукты и овощи
4) защищать продукты питания от мух
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | |
3) | | | | | | | | | | |
4) | | | | | | | | | | |
Ответы: Тема: «Черви: Плоские, Круглые, Кольчатые»
Вариант: 1
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | х | | | | х | | | | | | А: 236 Б: 146 |
2) | | х | | | | | | | | |
3) | | | | | | х | х | х | х | х |
4) | | | х | х | | | | | | |
Вариант: 2
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | х | | | | | | х | | | 235 |
2) | | | | | | х | | | х | |
3) | | | х | | х | | х | | | х |
4) | х | | | х | | | | | | |
Вариант: 3
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | х | | | | | | | | | | А: 135 Б: 246 |
2) | | х | | | | | | | х | х |
3) | | | | | | х | | х | | |
4) | | | х | х | х | | х | | | |
Вариант: 4
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | х | | | | х | х | | А: 234 Б: 12 |
2) | х | | х | | | | | | | |
3) | | х | | | х | | | | | |
4) | | | | | | х | х | | | х |
Фамилия, имя:
Класс:
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | |
3) | | | | | | | | | | |
4) | | | | | | | | | | |
Фамилия, имя:
Класс:
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | |
3) | | | | | | | | | | |
4) | | | | | | | | | | |
Фамилия, имя:
Класс:
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | |
3) | | | | | | | | | | |
4) | | | | | | | | | | |
Фамилия, имя:
Класс:
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | |
3) | | | | | | | | | | |
4) | | | | | | | | | | |
Фамилия, имя:
Класс:
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | |
3) | | | | | | | | | | |
4) | | | | | | | | | | |
Фамилия, имя:
Класс:
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | |
3) | | | | | | | | | | |
4) | | | | | | | | | | |
nsportal.ru
Взаимодействие человека и бычьего цепня называется ответ
Содержание статьи
Чем опасен бычий цепень?
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ленточный паразит, больше известен под названием бычий цепень, обычно поражает крупных рогатых животных, но может в качестве хозяина выбирать и человека. Селится он в верхнем отделе ЖКТ, что грозит достаточно серьезными осложнениями. И это вполне понятно: взрослый паразит может достигать в длину 6 метров, а то и больше. Тело бычьего цепня состоит из множества члеников, причем, молодые элементы расположены возле шеи паразита. В кольцевых зрелых элементах расположена матка. Она может содержать до 150 тысяч яиц. Созревая, концевые элементы отрываются от тела червя и выползают наружу. Но это не уменьшает длину гельминта: цепень за это время отращивает новые членики. Живет бычий цепень внутри человека до 20 лет и если такому больному не оказать лечение, то заболевание, которое, кстати, называется тениаринхоз, может вызвать очень серьезные изменения в организме и привести даже к летальному исходу.
Заражение и симптомы
Попадая в человека, гельминт живет в кишечнике. Вместе с калом его яйца выделяются в почву. Но на этом путешествие бычьего цепня не заканчивается – яйца сначала попадают на растения, в частности – на траву, вместе с которой они попадают в желудок травоядных животных. Дальше через кровь личинки могут проникать в мышцы животного. После забоя такое мясо попадает на рынок и если его поддать недостаточной термической обработке – это является гарантией того, что человек получит нового жильца: в его ЖКТ поселятся личинки бычьего цепня, которые через небольшое время превратятся во взрослые особи.
Конечно, в первое время после заражения симптомы вряд ли проявятся, но как только бычий цепень достигне
parazit-zdor.ru
Тест по биологии (7 класс) по теме: Тематические тесты по биологии для 7 класса
Тест №4 Тема «Черви: Плоские, Круглые, Кольчатые»
Вариант 1.
Часть А (с выбором одного правильного ответа)
- Половое размножение у червей-паразитов со сменой хозяев происходит:
1) в организме основного хозяина; 2) в организме промежуточного хозяина; 3) в наземно-воздушной среде; 4) почве и водной среде.
2. Лучевую симметрию тела не имеет:
1) медуза – корнерот; 2) белая планария; 3) пресноводная гидра; 4) красный коралл.
3. У паразитических червей покровы тела:
1) снабжены ресничками; 2) покрыты чешуёй; 3) состоят из хитина; 4) не растворяются пищеварительными соками хозяина.
4. К какому типу относятся животные, у которых отсутствует полость тела, а промежутки между органами заполнены рыхлой соединительной тканью:
1) круглые черви; 2) кольчатые черви; 3) членистоногие; 4) плоские черви.
5. Свободноживущим видом является:
1) планария; 2) широкий лентец; 3) эхинококк; 4) кошачья двуустка.
6. Аскариды не удаляются из кишечника вместе с непереваренной пищей, так как:
1) обладают большой плодовитостью; 2) могут жить в бескислородной среде; 3) способны
перемещаться в направлении противоположном движению пищи; 4) на покровы их тела не действует
пищеварительный сок.
7. Пищеварительная система аскариды человеческой в отличие от плоских червей:
1) лишена кишечника; 2) лишена ротового отверстия; 3) имеет анальное отверстие; 4) лишена
анального отверстия.
8. В кожно-мускульном мешке аскариды мускулатура представлена:
1) только кольцевыми мышцами; 2) только косыми мышцами; 3) только продольными мышцами;
4) всеми перечисленными типами мышц.
9. Переваривание дождевыми червями растительных остатков способствует:
1) перемешиванию почвы; 2) проникновению в почву воздуха; 3) обогащению почвы органическими
веществами; 4) проникновению в почву влаги.
10. Животные, какого типа имеют наиболее высокий уровень организации:
1) кишечнополостные; 2) плоские черви; 3) кольчатые черви; 4) круглые черви.
Часть В
Установите соответствие между группами животных и характерными для них признаками:
А) Плоские черви
Б) Круглые черви
1) есть полость тела
2) нет полости тела
3) кишечник заканчивается слепо
4) кишечник заканчивается анальным отверстием
5) характерен жизненный цикл с одним хозяином
6) характерен жизненный цикл со сменой хозяев
Тест №4 Тема «Черви: Плоские, Круглые, Кольчатые»
Вариант 2.
Часть А (с выбором одного правильного ответа)
- Какое животное является промежуточным хозяином печёночного сосальщика:
1) собака; 2) человек; 3) корова; 4) малый прудовик.
- Заражение человека бычьим цепнем может произойти при:
1) употреблении в пищу мяса, которое не проверено ветеринарным врачом; 2) употреблении в пищу плохо промытых овощей, на которых находятся яйца паразита; 3) купании в стоячем водоёме, в воде которого обитают личинки паразита; 4) использовании плохо вымытой посуды, из которой ел человек, заражённый паразитом.
3. Взаимодействие человека и бычьего цепня называется:
- симбиозом; 2) хищничеством; 3) паразитизмом; 4) протокооперацией.
4. Стенка тела плоских червей представлена:
1) только кожей; 2) наружным хитиновым скелетом; 3) раковиной; 4) кожно-мускульным мешком.
5. Внутренние органы белой планарии помещаются:
1) в первичной полости тела; 2) во вторичной полости тела; 3) в рыхлой соединительной ткани; 4) в кишечной полости.
6. Многоклеточных двустороннесимметричных животных удлинённой формы, не разделённых на
членики, имеющих полость тела, относят к типу:
1) плоские черви; 2) круглые черви; 3) кишечнополостные; 4) кольчатые черви.
7. Заражение человеческой аскаридой происходит при:
1) поедании сырого мяса; 2) поедании сырой рыбы; 3) несоблюдении норм личной гигиены;
4) заражении ран и порезов.
8. При переходе от плоских к круглым червям произошли следующие ароморфозы (усложнения):
1) появилась полость тела; 2) появилась кровеносная система; 3) появились органы дыхания;
4) появились специализированные органы движения.
9. В отличие от плоских и круглых червей у кольчатых червей имеется:
1) нервная система; 2) кровеносная система; 3) выделительная система; 4) пищеварительная система.
10. Выделительная система кольчатых червей представлена:
1) выделительными железами; 2) парными почками в каждом сегменте тела; 3) парными
выделительными воронками в каждом сегменте тела; 4) в каждом сегменте тела кожными железами.
Часть В ( с выбором нескольких правильных ответов)
Выберите три правильных утверждения из шести. К признакам кольчатых червей относят:
1) окологлоточное нервное кольцо и отходящие от него нервные стволы с ответвлениями
2) щетинки на члениках тела
3) окологлоточное нервное кольцо и брюшная нервная цепочка
4) слабое развитие или отсутствие органов чувств
5) наличие замкнутой кровеносной системы
6) питание тканями органов тела человека
Тест №4 Тема «Черви: Плоские, Круглые, Кольчатые»
Вариант 3.
Часть А (с выбором одного правильного ответа)
- Дыхание планарии происходит:
1) диффузно через покровы тела; 2) с помощью наружных выростов – жабр; 3) с помощью внутренних жабр; 4) с помощью лёгочных мешков.
2. Основным хозяином бычьего цепня является:
1) бык; 2) человек; 3) овца; 4) лошадь.
3. Промежуточным хозяином печёночного сосальщика является:
1) бык; 2) человек; 3) рыба; 4) моллюск прудовик.
4. Кого относят к ресничным червям:
1) бычьего цепня; 2) свиного цепня; 3) эхинококка; 4) молочно-белую планарию.
5. У паразитических червей в процессе эволюции:
1) появились глаза; 2) возник гермафродитизм; 3) редуцировалось анальное отверстие; 4) возникли органы прикрепления к организму хозяина.
6. У круглых червей в отличие от плоских полость тела заполнена:
1) кровью; 2) воздухом; 3) жидкостью; 4) паренхимой (соединительной тканью).
7. Острицы паразитируют в:
1) желудке; 2) тонком кишечнике; 3) печени; 4) толстом кишечнике.
8. Какие группы животных не используют в процессе дыхания кислород:
1) дождевые черви и другие обитатели почвы; 2) личинки насекомых, обитающих под
корой деревьев; 3) аскарида и другие черви-паразиты; 4) скаты и другие обитатели
морских глубин.
9. Нервная система дождевого червя представлена:
1) разбросанными по всему телу нервными клетками; 2) окологлоточным нервным
кольцом и брюшной нервной цепочкой; 3) головными нервными узлами и отходящими
от них стволами; 4) окологлоточным нервным кольцом, спинным и брюшным
стволами.
10. Дождевые черви, прокладывая в почве ходы:
1) способствуют образованию в растениях органических веществ; 2) улучшают условия
дыхания корней; 3) влияют на скорость передвижения в растениях минеральных
веществ; 4) влияют на скорость передвижения в растениях органических веществ.
Часть В
Установите соответствие между признаком и типом живых организмов:
А) Кишечнополостные
Б) Кольчатые черви
1) двухслойные животные
2) наличие полости тела, заполненной жидкостью
3) сетчатая нервная система (диффузный тип)
4) туловище сегментировано
5) лучевая симметрия
6) наличие кровеносной системы
Тест №4 Тема «Черви: Плоские, Круглые, Кольчатые»
Вариант 4.
Часть А (с выбором одного правильного ответа)
- Нервная система плоских червей:
1) диффузного типа; 2) лестничного типа; 3) трубчатого типа; 4) отсутствует.
2. Финна (личинка) бычьего цепня обычно развивается:
1) во внешней среде; 2) в мышцах и внутренних органах человека; 3) в мышцах и внутренних органах коровы; 4) в мышцах и внутренних органах собаки.
3. Населяет тонкий кишечник, не имеет развитой пищеварительной системы:
1) белая планария; 2) бычий цепень; 3) печёночный сосальщик; 4) кошачья двуустка.
4. В цикле развития плоских червей наблюдается смена хозяев. Где происходит цикл развития печёночного сосальщика:
1) в организмах малого прудовика и крупного рогатого скота; 2) в организмах крупного рогатого скота и человека; 3) в организмах сельскохозяйственных животных и собаки; 4) все ответы ошибочны.
5. Какое из перечисленных животных не имеет анального отверстия:
1) аскарида; 2) острица; 3) белая планария; 4) дождевой червь.
6. У круглых червей отсутствует:
1) полость тела; 2) выделительная система; 3) нервная система; 4) кровеносная система.
7. Тело разделено на членики у:
1) кишечнополостных; 2) губок; 3) круглых червей; 4) кольчатых червей.
8. Какое из перечисленных животных имеет круглое в сечении тело:
1) аскарида человеческая; 2) печёночный сосальщик; 3) бычий цепень; 4) сибирская двуустка.
9. У кольчатых червей мускулатура:
1) кольцевая и продольная; 2) только кольцевая; 3) только продольная; 4) поперечная, продольная и
кольцевая.
10. Кольчатые черви отличаются от круглых:
1) двусторонней симметрией; 2) сквозным кишечником; 3) наличием полости тела; 4) наличием
кровеносной системы.
Часть В
Установите соответствие между мерой профилактики заражения человека и паразитом, его вызывающим:
А) аскарида
Б) бычий цепень
1) не есть сырого плохо проваренного или прожаренного мяса
2) мыть руки перед едой и после еды
3) не есть немытые сырые фрукты и овощи
4) защищать продукты питания от мух
Ответы: Тема: «Черви: Плоские, Круглые, Кольчатые»
Вариант: 1
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | х | | | | х | | | | | | А: 236 Б: 146 |
2) | | х | | | | | | | | | |
3) | | | | | | х | х | х | х | х | |
4) | | | х | х | | | | | | | |
Вариант: 2
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | х | | | | | | х | | | 235 |
2) | | | | | | х | | | х | | |
3) | | | х | | х | | х | | | х | |
4) | х | | | х | | | | | | | |
Вариант: 3
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | х | | | | | | | | | | А: 135 Б: 246 |
2) | | х | | | | | | | х | х | |
3) | | | | | | х | | х | | | |
4) | | | х | х | х | | х | | | | |
Вариант: 4
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | х | | | | х | х | | А: 234 Б: 12 |
2) | х | | х | | | | | | | | |
3) | | х | | | х | | | | | | |
4) | | | | | | х | х | | | х | |
Фамилия, имя:
Класс:
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | | |
3) | | | | | | | | | | | |
4) | | | | | | | | | | | |
Фамилия, имя:
Класс:
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | | |
3) | | | | | | | | | | | |
4) | | | | | | | | | | | |
Фамилия, имя:
Класс:
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | | |
3) | | | | | | | | | | | |
4) | | | | | | | | | | | |
Фамилия, имя:
Класс:
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | | |
3) | | | | | | | | | | | |
4) | | | | | | | | | | | |
Фамилия, имя:
Класс:
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | | |
3) | | | | | | | | | | | |
4) | | | | | | | | | | | |
Фамилия, имя:
Класс:
Вариант:
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Часть В |
1) | | | | | | | | | | | |
2) | | | | | | | | | | | |
3) | | | | | | | | | | | |
4) | | | | | | | | | | | |
nsportal.ru
























 Маринованная капуста со свеклой в зимний период поможет разнообразить привычное меню. Благодаря быстрому приготовлению в ней сохраняются все полезные вещества, витамины и микроэлементы. Спустя 5-6 часов капусту разрешается употреблять. Подают в качестве самостоятельного блюда или как ингредиент для холодных закусок.
Маринованная капуста со свеклой в зимний период поможет разнообразить привычное меню. Благодаря быстрому приготовлению в ней сохраняются все полезные вещества, витамины и микроэлементы. Спустя 5-6 часов капусту разрешается употреблять. Подают в качестве самостоятельного блюда или как ингредиент для холодных закусок.





























 Боль как симптом. Что болит в правом подреберье
Боль как симптом. Что болит в правом подреберье



 Боль является сильным сигналом организма, возникающим в ответ на раздражители из внешней среды или поступающие от внутренних рецепторов. Болевые ощущения, возникающие в области нижних ребер справа, провоцируются острыми и хроническими болезнями, воспалением, травмой и рядом других факторов.
Боль является сильным сигналом организма, возникающим в ответ на раздражители из внешней среды или поступающие от внутренних рецепторов. Болевые ощущения, возникающие в области нижних ребер справа, провоцируются острыми и хроническими болезнями, воспалением, травмой и рядом других факторов. В остальных случаях, когда локализация боли смещается или присутствует отраженная болезненность, речь может идти о болезнях поджелудочной железы, почек, сердца, о поражении двенадцатиперстной кишки, о повреждении диафрагмы, о травме ребер, а также о нарушении кровотока в нижнем отделе полой вены.
В остальных случаях, когда локализация боли смещается или присутствует отраженная болезненность, речь может идти о болезнях поджелудочной железы, почек, сердца, о поражении двенадцатиперстной кишки, о повреждении диафрагмы, о травме ребер, а также о нарушении кровотока в нижнем отделе полой вены.
 Одним из редких видов патологии является образование тромбоза нижней полой вены, когда закупорка печеночного сегмента приводит к выраженному болевому синдрому, локализованному со стороны спины преимущественно в правом подреберье.
Одним из редких видов патологии является образование тромбоза нижней полой вены, когда закупорка печеночного сегмента приводит к выраженному болевому синдрому, локализованному со стороны спины преимущественно в правом подреберье.
 Тяжесть и ощущение дискомфорта в правом подреберье без выраженной болезненности возникает при нарушении привычного рациона питания. Для хронических заболеваний характерно, что этот симптом появляется с определенной периодичностью и взаимосвязан с приемами пищи.
Тяжесть и ощущение дискомфорта в правом подреберье без выраженной болезненности возникает при нарушении привычного рациона питания. Для хронических заболеваний характерно, что этот симптом появляется с определенной периодичностью и взаимосвязан с приемами пищи. Воспалительное заболевание печени хронического характера, при котором происходит необратимое изменение эпителия органа, в результате замещения паренхиматозной ткани на соединительные волокна (рубцы). Объёмы здоровых тканей уменьшаются и печень перестаёт работать в нормальном режиме.
Воспалительное заболевание печени хронического характера, при котором происходит необратимое изменение эпителия органа, в результате замещения паренхиматозной ткани на соединительные волокна (рубцы). Объёмы здоровых тканей уменьшаются и печень перестаёт работать в нормальном режиме. Заболевание, при котором в желчном пузыре и желчных протоках образуются камни. К основным причинам желчнокаменной болезни относится длительное скопление желчи в полости органа и увеличение концентрации минеральных солей в составе желчи из-за нарушения обменных процессов в организме. Камни формируются из крупных частиц желчи, которые не могут покинуть желчный пузырь самостоятельно.
Заболевание, при котором в желчном пузыре и желчных протоках образуются камни. К основным причинам желчнокаменной болезни относится длительное скопление желчи в полости органа и увеличение концентрации минеральных солей в составе желчи из-за нарушения обменных процессов в организме. Камни формируются из крупных частиц желчи, которые не могут покинуть желчный пузырь самостоятельно. Заболевание, при котором происходит проникновение внутренних органов из грудной клетки в брюшную полость и наоборот. К причинам возникновения грыжи относится врождённый или приобретённый дефект внутренних органов: короткий пищевод, слабость мышц диафрагмы. Когда грыжа достигает больших размеров (до 5 см) возникают боли в области солнечного сплетения, которые отдают в область правого подреберья. Боль имеет периодический, давящий характер. Усиливается при резком вздохе, наклоне вперёд и надавливании на область под рёбрами.
Заболевание, при котором происходит проникновение внутренних органов из грудной клетки в брюшную полость и наоборот. К причинам возникновения грыжи относится врождённый или приобретённый дефект внутренних органов: короткий пищевод, слабость мышц диафрагмы. Когда грыжа достигает больших размеров (до 5 см) возникают боли в области солнечного сплетения, которые отдают в область правого подреберья. Боль имеет периодический, давящий характер. Усиливается при резком вздохе, наклоне вперёд и надавливании на область под рёбрами. Заболевание, при котором в стенках кишки образуются ранки или язвы. Виновником ослабления защитных функций двенадцатипёрстной кишки являются микробы Helicobacter pylori, которые разрушают слизистую, образуя язвы. Данный микроб можно найти у каждого второго жителя планеты, но язвенная болезнь поражает далеко не всех.
Заболевание, при котором в стенках кишки образуются ранки или язвы. Виновником ослабления защитных функций двенадцатипёрстной кишки являются микробы Helicobacter pylori, которые разрушают слизистую, образуя язвы. Данный микроб можно найти у каждого второго жителя планеты, но язвенная болезнь поражает далеко не всех. Заболевание, при котором происходит воспаление поджелудочной железы. Болезнь может протекать как в острой, так и в хронической форме.
Заболевание, при котором происходит воспаление поджелудочной железы. Болезнь может протекать как в острой, так и в хронической форме. Заболевание, при котором кишечник поражается наиболее крупными гельминтами аскаридами. Максимальная длина этих червей может достигать 15 см. Обитают в отделах тонкого кишечника, не вызывают симптомов в области заднего прохода. Заражение происходит при попадании в организм личинок или яиц аскарид.
Заболевание, при котором кишечник поражается наиболее крупными гельминтами аскаридами. Максимальная длина этих червей может достигать 15 см. Обитают в отделах тонкого кишечника, не вызывают симптомов в области заднего прохода. Заражение происходит при попадании в организм личинок или яиц аскарид. Врождённое заболевание, при котором происходит недостаточная выработка фермента пептидазы, который участвует в расщеплении глютена. В результате данного заболевания на стенки тонкой кишки оказывается токсическое воздействие от нерасщеплённых ферментов, оболочка кишки истончается и повреждается, нарушая процессы пищеварения.
Врождённое заболевание, при котором происходит недостаточная выработка фермента пептидазы, который участвует в расщеплении глютена. В результате данного заболевания на стенки тонкой кишки оказывается токсическое воздействие от нерасщеплённых ферментов, оболочка кишки истончается и повреждается, нарушая процессы пищеварения. Заболевание, при котором происходит острое воспаление аппендикса. Боль имеет режущий, приступообразный характер и локализуется внизу живота справа, отдавая в область подреберья. Кроме болевого синдрома в подреберье, острый аппендицит сопровождается:
Заболевание, при котором происходит острое воспаление аппендикса. Боль имеет режущий, приступообразный характер и локализуется внизу живота справа, отдавая в область подреберья. Кроме болевого синдрома в подреберье, острый аппендицит сопровождается: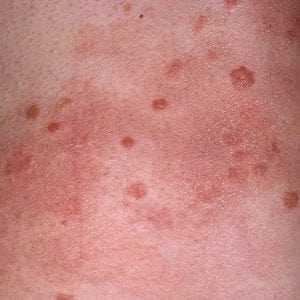 Внешние проявления ВИЧ на женском теле
Внешние проявления ВИЧ на женском теле  Герпес на губах при ВИЧ
Герпес на губах при ВИЧ  Еще один пример герпеса при ВИЧ
Еще один пример герпеса при ВИЧ  Полость рта при ВИЧ инфекции
Полость рта при ВИЧ инфекции


 Первые симптомы ВИЧ у женщин проявляются не сразу после заражения, а через 2-5 недель, и сопровождаются повышенной температурой, увеличением лимфоузлов в шейной зоне, ознобом, мышечными болями
Первые симптомы ВИЧ у женщин проявляются не сразу после заражения, а через 2-5 недель, и сопровождаются повышенной температурой, увеличением лимфоузлов в шейной зоне, ознобом, мышечными болями Предметом для беспокойства за собственное здоровье является частое, необоснованное повышение температуры и увеличение в размерах лимфоузлов. В таких случаях рекомендуется незамедлительно обратиться в специальный центр для сдачи теста на ВИЧ.
Предметом для беспокойства за собственное здоровье является частое, необоснованное повышение температуры и увеличение в размерах лимфоузлов. В таких случаях рекомендуется незамедлительно обратиться в специальный центр для сдачи теста на ВИЧ.






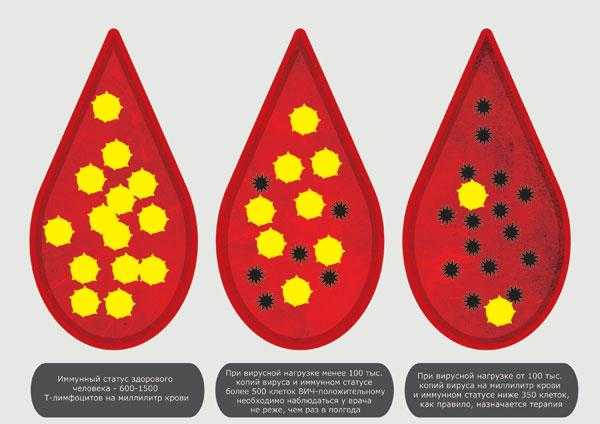
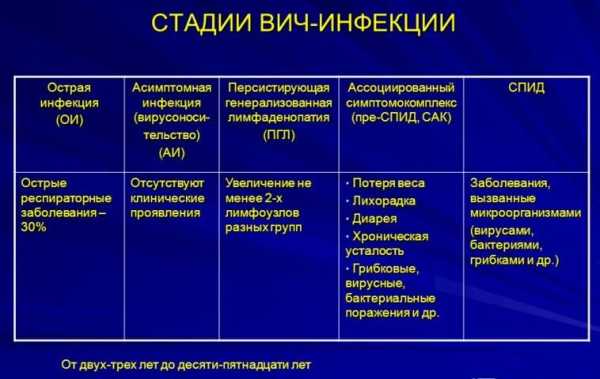
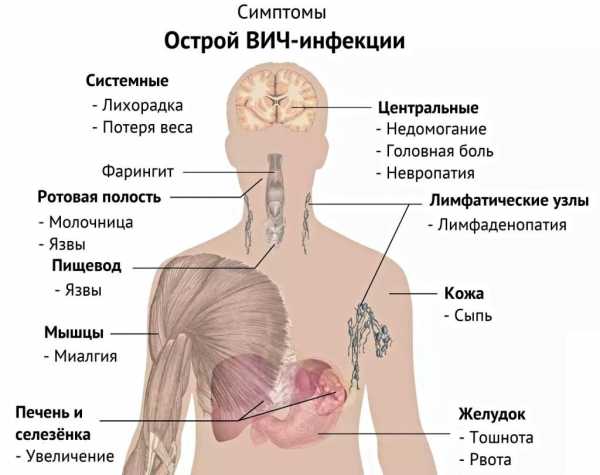
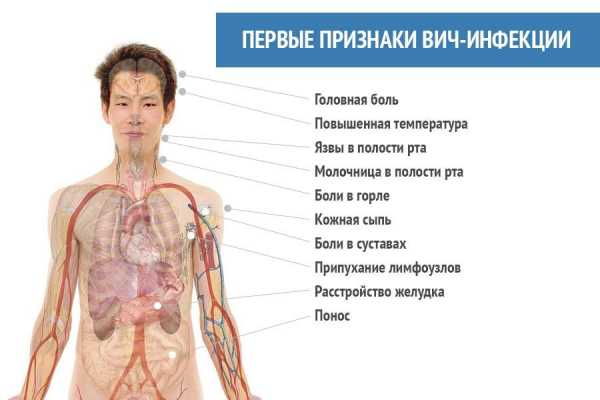

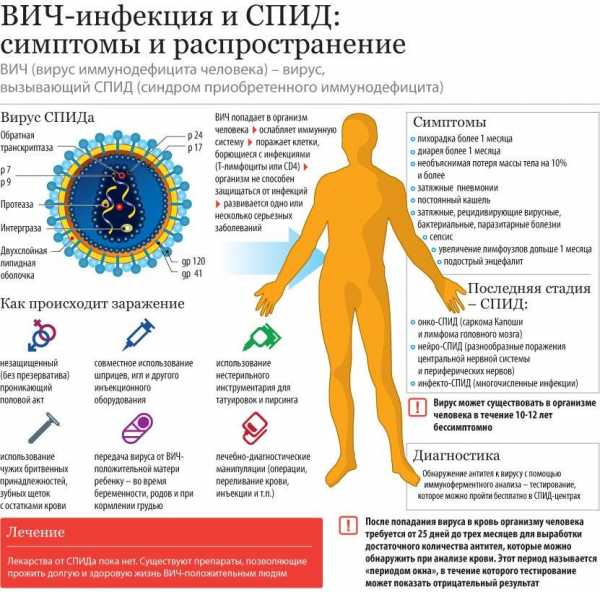





 Поздние осложнения возникают уже после консервативного и хирургического лечения и их предсказать сложнее. К ним относятся:
Поздние осложнения возникают уже после консервативного и хирургического лечения и их предсказать сложнее. К ним относятся:

































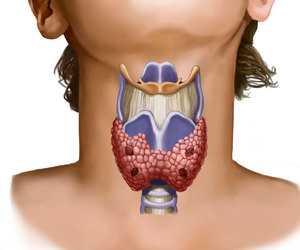 Щитовидная железа — орган эндокринной системы, который вырабатывает гормоны, содержащие йод и регулирующие обменные процессы. Что собой представляет щитовидная железа? Симптомы заболевания у женщин, лечение ее патологий зависит от своевременного обращения за помощью. Нарушения в ней приводят к различным патологическим состояниям в организме. У женщин риск возникновения заболеваний щитовидки намного выше, к тому же он повышается с возрастом. Как же выявить проблемы с щитовидной железой у женщин? Симптомы этой патологии довольно разнообразны.
Щитовидная железа — орган эндокринной системы, который вырабатывает гормоны, содержащие йод и регулирующие обменные процессы. Что собой представляет щитовидная железа? Симптомы заболевания у женщин, лечение ее патологий зависит от своевременного обращения за помощью. Нарушения в ней приводят к различным патологическим состояниям в организме. У женщин риск возникновения заболеваний щитовидки намного выше, к тому же он повышается с возрастом. Как же выявить проблемы с щитовидной железой у женщин? Симптомы этой патологии довольно разнообразны.
 Гипофункция щитовидной железы или гипотериоз проявляется сухостью кожных покровов. Они бледнеют, шелушатся, теряют эластичность. Особенно это заметно в области лица, локтей и коленей. Волосы становятся ломкими и тусклыми, выпадают, слоятся ногти, на них отсутствует блеск.
Гипофункция щитовидной железы или гипотериоз проявляется сухостью кожных покровов. Они бледнеют, шелушатся, теряют эластичность. Особенно это заметно в области лица, локтей и коленей. Волосы становятся ломкими и тусклыми, выпадают, слоятся ногти, на них отсутствует блеск.

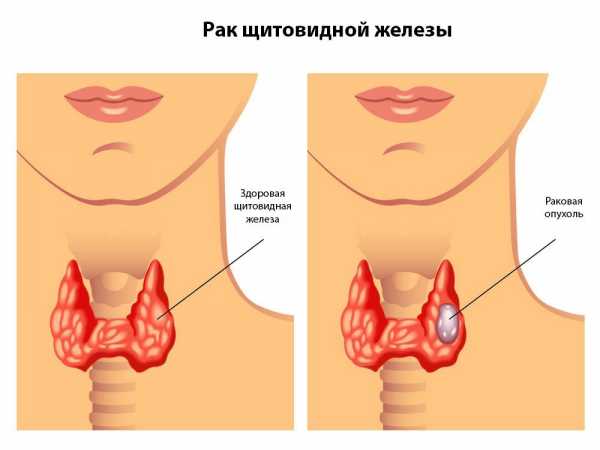
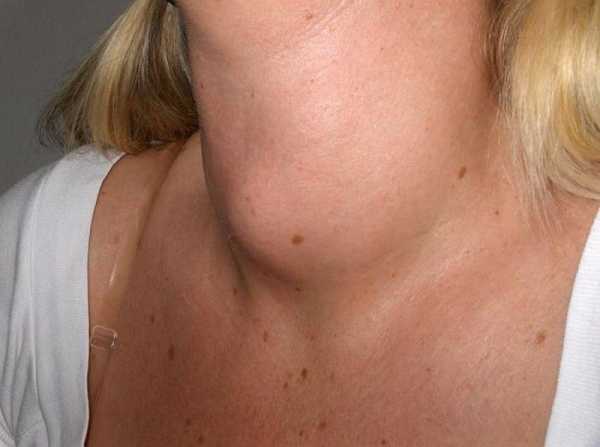




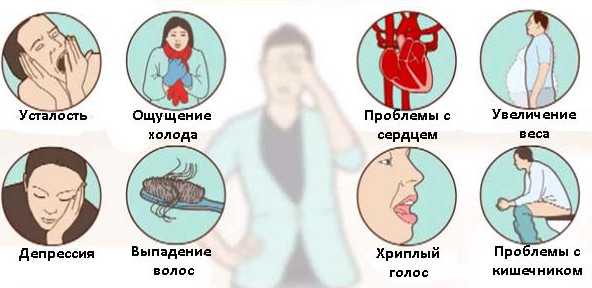


 Для более точной диагностики используют рентгенологические исследования, суточное измерение уровня кислотности желудочного сока, антродуаденальную манометрию. Эти методы позволяют выявить патологические изменения двенадцатиперстной кишки. Нередко при бульбите наблюдается бульбостаз – серьёзное нарушение моторики, может сопровождаться отёком, деформацией складок, увеличением объёма луковицы.
Для более точной диагностики используют рентгенологические исследования, суточное измерение уровня кислотности желудочного сока, антродуаденальную манометрию. Эти методы позволяют выявить патологические изменения двенадцатиперстной кишки. Нередко при бульбите наблюдается бульбостаз – серьёзное нарушение моторики, может сопровождаться отёком, деформацией складок, увеличением объёма луковицы. Загрузка …
Загрузка …



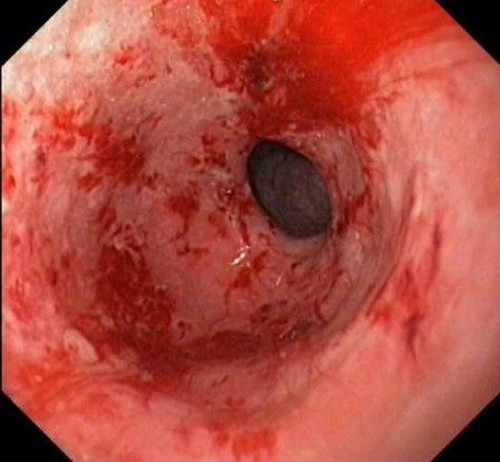





 [16]
[16]



 В медицине под пульсом понимают показатель частоты колебаний стенок сосудов, спровоцированных работой мышцы сердца. Параметр дает информацию о:
В медицине под пульсом понимают показатель частоты колебаний стенок сосудов, спровоцированных работой мышцы сердца. Параметр дает информацию о:
 Если пульс слишком частый, причина, вероятно, в:
Если пульс слишком частый, причина, вероятно, в: Неточные данные измерение пульса дает после:
Неточные данные измерение пульса дает после: Когда при измерении пульса обнаруживается, что удары похожи на приступы, неравномерны, частота выходит за пределы нормы, пришло время посетить врача. Если скорость пульса в минуту составляет 120 ударов, посещение доктора откладывать нельзя. Врач назначит ЭКГ, позволяющее выявить причины отклонений в ритме сердца.
Когда при измерении пульса обнаруживается, что удары похожи на приступы, неравномерны, частота выходит за пределы нормы, пришло время посетить врача. Если скорость пульса в минуту составляет 120 ударов, посещение доктора откладывать нельзя. Врач назначит ЭКГ, позволяющее выявить причины отклонений в ритме сердца. Фиксируются случаи потери сознания. Это симптомы серьезных заболеваний, выявить которые позволяет комплексное обследование пациента. Вероятнее всего причина в работе сердца, щитовидной железы со сбоями.
Фиксируются случаи потери сознания. Это симптомы серьезных заболеваний, выявить которые позволяет комплексное обследование пациента. Вероятнее всего причина в работе сердца, щитовидной железы со сбоями.

 Стабилизировать низкий пульс при давлении в норме поможет таблетка «Цитрамона».
Стабилизировать низкий пульс при давлении в норме поможет таблетка «Цитрамона».


























 Очень вкусная макаронная запеканка с фаршем. Запеканка из макарон.
Очень вкусная макаронная запеканка с фаршем. Запеканка из макарон.









































 Помните, что вы любили больше всего в садике? Лично я запеканку. Вспомнила и решила сделать, у меня сегодня на обед запеканка из макарон с мясным фаршем и сыром, запечённая так вкусно в духовке. Знаете, такая, а-ля лазанья. Сытное и обалденно вкусное блюдо, немного калорийное, но, просто хочется побаловать своих. Причём готовить проще простого и быстро, как, впрочем, все запеканки.
Помните, что вы любили больше всего в садике? Лично я запеканку. Вспомнила и решила сделать, у меня сегодня на обед запеканка из макарон с мясным фаршем и сыром, запечённая так вкусно в духовке. Знаете, такая, а-ля лазанья. Сытное и обалденно вкусное блюдо, немного калорийное, но, просто хочется побаловать своих. Причём готовить проще простого и быстро, как, впрочем, все запеканки. Запеканка из макарон с фаршем – рецепт с фото, пошагово
Запеканка из макарон с фаршем – рецепт с фото, пошагово Процесс приготовления:
Процесс приготовления: Сварим наши макароны почти до готовности в немного присоленной воде.
Сварим наши макароны почти до готовности в немного присоленной воде. Откинем их на сито, чтобы слилась вода.
Откинем их на сито, чтобы слилась вода. Лук пошинкуем кубиками.
Лук пошинкуем кубиками. Сыр протрём на средней тёрочке.
Сыр протрём на средней тёрочке. Разбитые яйца размешаем с молоком.
Разбитые яйца размешаем с молоком. Лук припустим на сковородке.
Лук припустим на сковородке. Когда он станет прозрачно-золотистым, добавим туда же фарш, обжарим всё до золотистости.
Когда он станет прозрачно-золотистым, добавим туда же фарш, обжарим всё до золотистости. В огнеупорную форму выложим первым слоем половину всей массы отваренных макарон.
В огнеупорную форму выложим первым слоем половину всей массы отваренных макарон. Сверху распределим поджаренный фарш.
Сверху распределим поджаренный фарш. Сделаем ещё один ровненький слой из макарон.
Сделаем ещё один ровненький слой из макарон. Распределим сверху сыр.
Распределим сверху сыр. Польём равномерно заливкой. В духовке запекаем около получаса.
Польём равномерно заливкой. В духовке запекаем около получаса. Макаронная запеканка с фаршем и соусом бешамель
Макаронная запеканка с фаршем и соусом бешамель Запеканка из макарон с куриным фаршем в духовке
Запеканка из макарон с куриным фаршем в духовке Запеканка а-ля Лазанья, макароны с фаршем
Запеканка а-ля Лазанья, макароны с фаршем






