Вокруг родинки белое пятно, что это значит, белый ореол после загара
Многие люди замечали у себя на коже такое явление, как белый ореол вокруг родинки. Одни не обращают на него никакого внимания, а другие, наоборот, начинают беспокоиться и подозревать неладное. Давайте разберемся, что же это за белое пятно, по какой причине оно появляется и что нужно делать, если обнаружили его у себя на теле.


СОДЕРЖАНИЕ СТАТЬИ
Причины появления ореола вокруг невуса
Существует несколько причин, по которым возникает вокруг родинки белое пятно.
- Наследственность. Если родители имеют на теле родинки, окруженные светлым пятнышком, то есть большая вероятность того, что у их детей также будет наблюдаться подобное явление.
- Ультрафиолет. Попадая на кожу, солнечные лучи могут вызвать в ней различные изменения. Белый ободок вокруг родинки также может появиться под воздействием ультрафиолетовых лучей. У некоторых людей такое наблюдается после загара на пляже или в солярии.
- Гормональная перестройка организма. Изменения гормонального фона, вызванные различными процессами, происходящими в организме – еще одна причина образования белого пятна на коже. Такое может происходить во время беременности, климакса, в подростковом возрасте в период полового созревания, после перенесенных стрессов или тяжелых заболеваний, а также в результате длительного приема гормональных препаратов. Иногда сильный гормональный дисбаланс в организме может привести к тому, что родинка полностью исчезнет с кожи. Однако это происходит не в один момент, а постепенно: сначала вокруг нее появляется белый ореол, который увеличивается в размерах и поглощает невус, пока он совсем не исчезнет.
- Радиоактивное излучение. Если человек подвергся воздействию радиации, то у него могут появиться белые пятна вокруг невуса. Поскольку радиоактивное излучение нередко приводит к образованию злокачественных опухолей, светлый ободок вокруг родинок может свидетельствовать о начале этого процесса.
- Механическое воздействие. Если родинка часто трется об одежду или сдавливается ею, то вокруг нее могут образовываться белые участки.
- Перерождение невуса в злокачественное образование. Самой опасной причиной появления ореола вокруг родинки является начало процесса ее перерождения в рак кожи. Поэтому очень важно вовремя распознать угрозу и начать лечение.
Разновидности невусов с белым ореолом
Существует несколько видов родимых пятен, окруженных светлым ободком.
- Невус Саттона. Он представляет собой обыкновенную родинку, вокруг которой имеются белые участки кожи, имеющие неправильную форму или сливающиеся друг с другом. Такие образования часто появляются в подростковом возрасте и могут быть единичными или множественными. Они не несут угрозы здоровью и крайне редко перерождаются в злокачественное образование.


- Невус Сеттона. Эта родинка выглядит как отдельное пигментное пятно, окруженное большим светлым ореолом. Размеры ободка могут достигать 1 см в диаметре. В некоторых случаях кожа вокруг родинок имеет бело-коричневый, пятнистый оттенок. Такой невус тоже не причиняет никаких неудобств человеку.
- Витилиго. Это генетическое заболевание, в результате которого организм человека перестает вырабатывать пигмент меланин. Вследствие этого вокруг родинок и вообще на любых участках кожи появляются белые пятна. Возникнуть это заболевание может как у ребенка, так и у взрослого.
Опасны ли белые пятна вокруг родинки?
Сами по себе белые участки кожи не несут угрозы здоровью. Но если присутствуют и другие симптомы, свидетельствующие о развитии патологического процесса, то нужно незамедлительно показать невус врачу. Итак, поводом для беспокойства являются такие признаки:
- изменяется форма и размер невуса;
- края становятся неровными;
- на поверхности родинки появляются трещинки, шелушение, узелки, бугорки;
- она опухла и воспалилась;
- чувствуется боль, жжение, зуд и другие неприятные ощущения;
- из родинки выделяется кровь, гной или экссудат;
- невус поменял цвет.
При наличии одного или нескольких симптомов нужно обратиться к доктору. Все эти явления могут свидетельствовать о злокачественном перерождении родимого пятна, поэтому очень важно провести обследование как можно раньше.
Лечение невуса с белым ободком
Если вам не нравится родинка с белым ореолом, от нее можно избавиться. Для этого вам нужно обратиться к врачу-дерматологу. Для начала он назначит вам специальное обследование, которое выявит, является ли невус доброкачественным образованием и можно ли его удалить.
Если все в порядке, вам предложат выбрать один из способов удаления родимого пятна. Современная медицина предлагает несколько методов:
- электрокоагуляция – прижигание невуса электрическим током;
- криодеструкция – заморозка жидким азотом;
- лазерный метод – удаление образования при помощи лазера;
- радиоволновой метод – воздействие высокочастотными радиоволнами;
- хирургический метод – иссечение родинки скальпелем.
Каждый из этих способов имеет свои плюсы и минусы. Какой из них выбрать – подскажет врач, учитывая вашу проблему.
Профилактика появления белых пятен
Чтобы избежать образования светлых участков вокруг родимого пятна, необходимо выполнять некоторые рекомендации.
- Избегайте длительного нахождения под солнцем. Если у вас чувствительная кожа или много родинок на теле, то вам не стоит долго находиться под открытым солнцем. Не выходите на пляж в период с 11:00 до 17:00. В это время солнце наиболее агрессивное. Лучшее время для принятия солнечных ванн – с утра или ближе к вечеру. Обязательно наносите на кожу солнцезащитный крем.
- Если родинка уже побелела, прикрывайте этот участок кожи одеждой, чтобы он не подвергался воздействию ультрафиолета. Депигментированные участки легко обгорают на солнце.
- Постарайтесь не травмировать родинки, ведь любое механическое повреждение может негативно отразиться на их состоянии.
Теперь вы знаете, что белый круг вокруг родимого пятна в большинстве случаев неопасен. Но если родинка начала вас беспокоить и причинять неудобства, постарайтесь не тянуть с обращением к врачу. Лучше лишний раз перестраховаться, чем запустить болезнь.
clubkrasoty.com
Ореол вокруг родинки — фото, причины появления и изменения цвета, чем опасен
Содержание статьи
Каждый человек, внимательно наблюдающий за своими родинками, заметит все изменения, происходящие с ними. Ореол вокруг родинки, появившийся внезапно или постепенно, должен насторожить обладателя невуса, так как любые метаморфозы, касающиеся данных элементов, могут быть признаками опасных заболеваний: предраковых состояний и меланомы.
Патогенез изменения окраски ореола невуса
Цвет кожных покровов обусловлен выработкой пигмента меланина клетками базального слоя кожи, не исключением являются родинки и их ореол. Известно, что слой меланина в коже призван защищать её от небезопасного влияния ультрафиолета.
В отличие от обычных кожных покровов, невусы быстрее реагируют на изменения в организме человека, связанные с синтезом меланина. Чаще всего результатом нарушения образования кожного пигмента являются меланомы – злокачественное перерождение клеток кожи и родимых пятен.
Регуляция меланогенеза осуществляется гипофизом путём выработки адренокортикотропного гормона (АКТГ). АКТГ ответственен за продукцию меланоцитстимулирующего гормона. Меланоциты мгновенно отвечают снижением или повышением синтеза меланина.
Факторы, влияющие на меланогенез в организме:
- Ультрафиолетовое облучение.
- Состояние активности иммунной системы.
- Работа антиоксидантной системы клеток.
- Наличие хронических заболеваний.
Ореол вокруг родинки наиболее чувствителен к нарушениям гормонального и иммунного баланса, которые ответственны за меланогенез. Установлено, что появление белых пятен вокруг родинки напрямую связано со снижение активности антиоксидантной системы, что запускает перекисное окисление липидов мембран клеток.
Изменения в работе иммунитета касаются повышения активности фагоцитов кожи по отношению к пигментным клеткам: апоптоз (уничтожение лейкоцитами) их усилен. Ряд специалистов ведущую роль в разрушении пигментированных клеток отводят иммунным механизмам.
Также возникновение белого ореола на коже обусловлено нарушением работы надпочечников, а конкретно – синтезом кортизола.
Кожа принимает активное участие в реализации иммунологических процессов организма. Она реагирует абсолютно на все нарушения работы иммунитета, а родимые пятна являются особенно уязвимым местом. Белое пятно вокруг образовавшейся родинки утрачивает способность к защите, так как меланин в этом месте отсутствует. По понятным причинам невусы, имеющие белый ореол трансформируются в меланому скорее.
Ореол вокруг родинки и причины изменения его цвета
Кожа, окружающая обыкновенный невус, имеет обычный спокойный окрас. Такой элемент является меланомонеопасным и крайне редко озлокачествляется. Но не у всех пигментных невусов и родимых пятен ореол имеет здоровый цвет кожи. Иногда вокруг наростов происходит изменение цвета кожных покровов.
Если вокруг родинки появилось белое, гиперемированное, коричневое окаймление – это считается поводом для обращения к онкологу. Такой признак может говорить о начавшемся перерождении элемента. Для снижения риска развития меланомы, изменившееся образование удаляют.
Цвет пятна вокруг родинки может быть абсолютно различным, потому как причина, вызвавшая его, также неоднозначная.
Возможные варианты окраски кожи около невуса:
- Белое пятно вокруг родинки.
- Красный ореол.
- Посинение кожи.
- Тёмно-коричневый или чёрный цвет по окружности.
Причины появления ореола
фото красный ореол вокруг родинкиПоявление ореола вокруг родинки может быть вызвано несколькими причинами:
- Возникновение белого пятна вокруг родинки происходит вследствие исчезновения пигмента меланина в коже. Так как именно меланоциты продуцируют меланин, обесцвечивание кожных покровов свидетельствует о изменениях, касающихся этих клеток. Трансформация пигментных клеток может быть как признаком меланомы, так и не означать злокачественный процесс. Окончательный вердикт вынесет только врач, который проведёт дерматоскопию. Исчезновение меланина вокруг родинки при её озлокачествлении происходит быстро. В таких случаях изменение цвета кожи не остаётся незамеченным. Спонтанное прекращение продукции пигмента при доброкачественном процессе не характерно. Как правило, образование с белым ореолом вокруг изначально имеет такие характеристики и не означает опасность, то есть родинка может иметь белый ореол сама по себе.
- Красное пятно вокруг родинки по праву считается самым неблагоприятным признаком. Чаще всего гиперемия ореола свидетельствует о начинающемся злокачественном перерождении опухоли.
Изменение цвета кожи рядом с родимым пятном происходит довольно быстро. Обычно этому предшествует:
- Снижение иммунитета при обострении хронических заболеваний.
- Беременность и период после неё.
- Получение интенсивной дозы загара.
- Постоянная травматизация области новообразования (трение одеждой, порезы бритвой и пр.)
Покраснение кожи рядом с невусом означает его воспаление. Этот признак неблагоприятный, он требует скорейшего врачебного вмешательства и назначения лечения. Исключение составляют ситуации, когда опухоль была содрана и её покраснение является результатом травмы. В таких случаях врач посоветует удалить постоянно травмирующийся нарост.
- Если вокруг родинки образуется ореол тёмно-коричневого цвета, то данный признак однозначно является неблагоприятным. Он означает разрастание пигментного пятна или выпуклого новообразования. Меланоциты, содержащие коричневый пигмент, начинают перерождаться и распространяться по периферии образования. Так начинается трансформация обыкновенного невуса в меланому.
- Появление синего или голубого ореола вокруг родинки считается признаком её возможной злокачественной трансформации. Голубой или синий невус сам по себе считается пограничным состоянием. Если же вокруг обыкновенного образования начинает откладываться пигмент синего цвета, то такой признак является поводом для обращения к онкологу с целью проведения дерматоскопии и назначения хирургического лечения.
- Почернение элемента вокруг свидетельствует об усиленном отложении меланина в коже. Такой симптом не является проявлением доброкачественного процесса. Как правило, чёрный цвет по периферии сопровождается изменением окраски всей поверхности опухоли. Эти изменения не проходят незамеченными.
Основной причиной появления пигмента и изменения цвета вокруг новообразования, воспаления родинки считается её «активизация». Это значит, что в кожных структурах происходят активные метаболические процессы, приводящие к изменению биохимии клеток невуса. Такие превращения практически всегда оказываются следствием начавшегося озлокачествления. Но, к счастью, вовремя замеченные признаки перерождения и удаление опухоли являются гарантом избавления от неприятностей. Возникновение тёмных, голубых, белых пятен вокруг родинки указывает только на начавшееся изменение, поэтому удалённое образование на данной стадии полностью обезопасит человека от меланомы.
Родинки, имеющие белый ореол
фото белый ореол вокруг родинкиСуществуют образования, которые сами по себе имеют белый ореол и изначально в таком виде появляются на коже.
К ним относят:
- Витилиго.
- Невус Сеттона.
Витилиго считается очень редким генетическим заболеванием кожи. Участки кожи при данной болезни полностью утрачивают способность к продукции меланина. Обесцвеченные пятна, а также множественные участки кожи с большим белым пятном вокруг родинки при витилиго называются лейкодермой.
Иногда такое заболевание может быть приобретённым.
Основными причинами появления витилиго считают:
- Нарушение работы щитовидной железы, гипофиза, надпочечников.
- Психические травмы, дисбаланс вегетативной нервной системы с преобладанием симпатического компонента.
- Аутоиммунные заболевания.
- Профессиональное витилиго в результате действия химических веществ на кожу.
Женщины болеют чаще. Депигментированные пятна могут достигать больших размеров и появляться на различных участках кожи. По краям таких пятен отмечается усиленное отложение меланина, они выглядят, как окаймлённые коричневым ободком очаги. Волосы в таких очагах становятся обесцвеченными, потоотделение и синтез кожного сала снижены. Характерно наличие родинки, имеющей белое окаймление очень большого размера. Таких родинок на теле становится много. Развитие меланомы при витилиго регистрируется чаще всего.
Витилиго и невус Сеттона
фотоНевус Саттона это обычная родинка, которую окружает белое пятнышкоНевус Сеттона считается разновидностью витилиго. Такие образования имеют характерный вид: в центре располагается тёмно-коричневая родинка, а по периферии кожа депигментирована. Белое пятно вокруг родинки имеет различный диаметр и форму, чаще она неправильная. В отличие пятен при витилиго, белый ореол вокруг родинки при невусе Сеттона не окружён коричневым ободком. Множественные родинки, белое окаймление которых постепенно разрастается, подлежат скорейшей диагностике и лечению, так как формирование меланомы в таких очагах имеет высокие риски. При таком заболевании нередко развиваются солнечные дерматиты ввиду того, что защитная функция кожи снижена.
Диагностика витилиго и невуса Сеттона не представляет затруднений. Дифференциальный диагноз проводят с отрубевидным лишаём и псевдолейкодермой. Белый ореол вокруг родинки для псевдолейкодермы не характерен. При таком заболевании на коже формируются белые пятна, но связаны они с другими кожными болезнями, вернее являются результатом и конечным итогом различных высыпаний.
Опасные признаки изменения цвета ореола невуса
фото белый ореол вокруг невусаПигментные пятна и выпуклые невусы на теле нужно постоянно наблюдать. Для этого используют метод фотографирования доброкачественных опухолей, метод перерисовывания их на кальку. Отслеживают как количество, так и размер образований. Но цвет поверхности нароста также является признаком для слежения. Все мероприятия имеют одну цель: профилактика возникновения, и своевременное оперативное лечение меланомы.
Ореол вокруг родинки может внезапно изменить свою окраску под воздействием разнообразных внешних и внутренних факторов. Но изолированно смена окраски кожи рядом с невусом происходит редко. Чаще всего это сопровождается рядом других не менее важных признаков.
Какие изменения, происходящие с невусом опасны?
- Ореол вокруг родинки начинает менять цвет: он становится красным, коричневым, чёрным, синим или голубым.
- Белое пятно вокруг злокачественной родинки появляется внезапно, вокруг доброкачественной – медленно и постепенно.
- На поверхности опухоли появляются включения различного цвета: чёрного, фиолетового, вишнёвого.
- Края образования становятся неровными, врастают в кожу.
- Коричневый пигмент расползается на здоровые участки кожи.
- Цвет невуса становится неравномерным и представлен различными оттенками коричневого.
- Опухоль начинает зудеть и чувствоваться.
- Размер опухоли быстро возрастает. Меланомонеопасные элементы имеют диаметр до 6 мм.
- Возрастает количество невусов на теле: их становится более 40.
Белое пятно вокруг родинки могло сопровождать её изначально. В таких случаях за невусом необходимо тщательно наблюдать. Нужно избегать попадания прямых солнечных лучей, травматизации. Такое образование лишено меланина, поэтому имеет повышенный риск развития меланомы. Для того, чтобы снизить вероятность возникновения злокачественной опухоли, следует решить вопрос удаления элемента у онколога.
Удаление образований, подозрительных на злокачественные, проводится лазером или хирургическим скальпелем под местным наркозом. Онколог может провести дерматоскопию и биопсию родинки, имеющей белый ореол. Если результат анализа будет неоднозначным, то элемент удалят радикально, с иссечением окружающих здоровых тканей. Опытный врач способен определить злокачественность такого невуса, окружённого белым пятном, «на глаз». В таких случаях элемент иссекают лазером, а удалённые ткани отправляют на гистологию.
vysypanie.ru
Белый ореол вокруг родинки : причины, симптомы, диагностика, лечение
Удалять родинку с белым ореолом необходимо лишь в том случае, если имеется подозрение на то, что характер образования злокачественный. Симптомами могут быть изменения в цвете невуса, его размерах, а также нарушении целостности его поверхности. Признаком осложнений также будут болевые ощущения или дискомфорт в области родинки. Если в сочетании с этими симптомами не удаётся чётко дифференцировать родинку от меланомы, следует прибегнуть к её удалению вместе с депигментированным ореолом вокруг.
Нужно также отметить, что для каждого отдельного случая необходимо подбирать индивидуальный тип лечения. Когда нужно удалить родинку с травмоопасного участка, может быть применён способ лазерной хирургии или заморозка невуса. Также иногда прибегают к помощи электрохирургического метода – повреждённые ткани разделяются и иссекаются посредством высокочастотного тока (сила колебаний может доходить до 700 тыс. ед./сек.). Таким способом обычно удаляются невусы с чувствительных областей кожи.
Лекарства
В некоторых случаях родинка с белым ободком является признаком витилиго, а для полного устранения этого пигментного дефекта по-настоящему эффективных лечебных схем и лекарственных препаратов ещё не было создано. Процесс терапии может быть весьма продолжительным, поэтому от пациента потребуется терпение.
Во время лечения осуществляется нормализация деятельности эндокринной системы и печени, используются методы ПУВА-терапии: приём фотосензибилизаторов, а также сеансы облучения ультрафиолетом. Помимо этого врач может назначить курсы приёма кортикостероидных гормонов, лекарств, содержащих медь и аскорбиновую кислоту, а также применение иммуномодуляторов. Так как возбудители витилиго пока не выяснены, все эти медикаментозные препараты могут лишь приостановить прогрессирование симптомов заболевания, но полностью устранить их они не способны.
Народное лечение
Существует несколько способов народного лечения витилиго.
Лечение при помощи вина. Нужно взять 0,5 стак. натёртой травы буквицы, а также любое вино (2 л). Варить траву в вине на маленьком огне примерно 15-20 мин. Употреблять получившуюся настойку нужно дважды в сутки – перед едой и перед сном (по 50 г).
Лечение с использованием настоя из красного перца. Взять немного подсушенные стручки острого красного перца и положить их в банку (1 л), залить её водкой, закрыть крышкой и обмотать тряпкой либо полотенцем. После этого банку нужно на 25 дней поставить в сухое, закрытое от солнца место. При этом настойку нужно каждый день помешивать. Далее, когда срок завершится, достать из банки перец, и полученным в результате настаивания раствором протирать пятна витилиго по 5-10 мин трижды в сутки. Далее смазанные раствором участки кожи нужно подставить под солнечные лучи. Лечение нужно проводить беспрерывно, пока настойка не закончиться полностью.
 [14], [15], [16]
[14], [15], [16]
Лечение травами
Лечить витилиго можно также при помощи лекарственных трав.
Травяной сбор, который изготовляется путём смешения листьев крапивы и шалфея, зверобоя (по 20 г), череды и цветов календулы (по 15 г), а также душицы (10 г). Нужно взять 2 ст.л. получившейся смеси и залить их 0,5 л кипятка. Настаивать смесь в течение 2 ч, а потом процедить. Употреблять перед едой трижды в сутки по полстакана. Лечебный курс длится 3 мес., его можно пройти повторно после перерыва в 2 мес.
Использование ряски – вымыть её и растереть вперемешку с цветочным мёдом в пропорции 1к1. Получившуюся смесь употреблять по 1 ч.л. трижды в сутки.
Мазь из цветов пастернака. Нужно растереть траву до получения однородной массы, после чего взять 2 ст.л. и перемешать их с 100 г растопленного сала. Получившуюся смесь подержать на малом огне 2-3 ч, после чего остудить и смазывать ею пятна дважды в сут.
Применение герани – высушенные и нарезанные корешки красной герани (50 г) нужно залить кипятком (1 л) и оставить настаиваться на 4 ч. Процедить получившуюся настойку и налить в полную воды ванну. Каждый день перед сном в течение 15-20 сут. принимать такую тёплую ванну.
ilive.com.ua
Белый ореол вокруг родинки (невус)| Почему это может быть опасно и что может быть подозрительного в белом ореоле?
Обычно родинки и пигментные пятна, которые появляются на человеческом теле, не вызывают никаких эмцоий и подозрений, пока они стабильны. Но в том случае, если с ними что-то происходит, необходимо знать опасно ли это в плане злокачественного перерождения и стоит ли идти к врачу. При этом надо учитывать, что внешних, визуальных признаков перерождения самого пигментного пятна может и не быть. Человека может беспокоить, например, зуд в ее области, а также смена цвета, только не самой родинки, а кожи, окружающей ее область. В некоторых случаях кожа может полностью потерять свой пигмент меланин. В этом случае она выглядит как бледное пятно, которое может превышать образование по диаметру в 2 – 3 раза.
Возникает такое впечатление, что родинка будто бы «всосала» в себя весь пигмент, который был поблизости. Как правило, человек замечает это изменение, если его не беспокоят никакие неприятные ощущения, в том случае, если образование находится в зоне, доступной для осмотра, а также, если окружающая кожа достаточно пигментирована, чтобы привлечь внимание. Это чаще всего происходит в конце лета, когда загар покрывает кожу, и любое светлое пятно бросается в глаза. Как поступить в таком случае?
Когда идти к врачу?
Известно, что появляется белый ореол вокруг родинки только в двух ситуациях:
- «Мощность» меланина начала спадать, и его концентрация в коже уменьшается. Со временем, возможно, исчезнет и само пятно, уступив свое место обычному и неизмененному участку кожи.
- Вторая причина полностью противоположна. Это свидетельствует о том, что в родинке начались процессы, которые, возможно, так перестроят ее, что она станет злокачественной. Но пока это неизвестно.
Что же делать? Если вы относитесь к мнительным и тревожным людям, которые чувствуют себя не в «своей тарелке», то сразу, не откладывая, идите к врачу-дерматологу, а лучше к онкологу-дерматологу. Он тщательно изучит образование, в том числе при различных видах излучения и, если сочтет нужным, предложит операцию. Именно во время удаления берется биопсия, а материал передается на гистологическое исследование. По результатам гистологического и цитологического исследования выставляется диагноз, который является окончательным. Более того, пока не получено цитологическое заключение, из каких клеток состоит родинка, никто не может с уверенностью сказать, какая судьба ее ждет.
Поэтому, если вам не удаляют родинку, то не берут и материал на гистологию. А поэтому нет никакой разницы, посещаете вы дорогого, «платного» врача или обращаетесь в клинику с более «демократическими ценами». Но как быть в том случае, если вы не собираетесь сразу «в панике» бежать к врачу? Тогда есть один выход: сфотографировать родинку, и назвать файл, указав дату съемки.
Теперь вы будете точно знать, как выглядит эта «загадочная» родинка с белым ареолом. Через каждые несколько дней делайте повторный снимок, желательно, с теми же параметрами съемки и при том же освещении, а также в том же масштабе. Это позволит вам максимально точно следить за всеми возможными изменениями. Если таковые покажутся вам подозрительными, вы пойдете к врачу.
Что может оказаться подозрительного?
Существуют особенные критерии, которые обозначаются аббревиатурой АКОРД. Это очень похоже на музыкальный термин, правда, с одной буквой «К». Давайте разберем, что означают эти сокращения:
- А (асимметрия). Родинки обычно симметричны. Всегда можно провести воображаемую линию так, чтобы правая и левая половины были примерно равны по размерам и «береговой линии». Если на одной из фотографий вы увидели, что одна из половин стала больше – идите к врачу.
- К (край). Если родинка стабильна, то у нее четкий край. Если край «пополз» или он стал смазанным, нечетким, то это опасный признак: образование может начать расти вглубь кожи. Это также повод показаться специалисту.
- О (окраска). Любое изменение цвета, а также отдельных частей родинки может говорить о ее перерождении. Какой бы не была окраска – светлая, темная, даже малиновая – она должна быть равномерной, а если она известна вам всю жизнь и она пятнистая, то она должна сохранять свою окраску неизменной.
- Р (размер). Совершенно понятно, что при увеличении родинки нужно обращаться к врачу, а при уменьшении размеров – продолжать вести наблюдение.
- Д (динамика). Сюда входят все остальные признаки, которые не относятся к тем, что изложены выше, например, появление мокнутия, корочек, кровоточивости и прочих тревожных признаков. Такая нестабильная, «динамичная» родинка нуждается в наблюдении и консультации врача.
Теперь вы знаете, что вам делать, когда вы заметили, что с родинкой происходит что-то непонятное. Фотографируйте ее и наблюдайте с учетом описанной схемы либо сразу идите к врачу.
Читайте так же про пигментные пятна: висячие родинки, высыпания на руках в виде красных точек, как избавиться от сыпи на теле у взрослого
onlymedicine.ru
Вокруг родинки белый ореол у ребенка
Появился белый ореол вокруг родинки
В этой статье речь пойдет о том, что делать, если вокруг родинки появился белый ореол.
Что это такое, из-за чего возникает, каковы последствия таких изменений родимых пятен.
Кроме этого, будет рассмотрены ситуации, в которых рекомендуется немедленно обратиться к врачу.
Когда и как появляются
Пигментное пятно (невус) является либо врожденным, либо приобретенным новообразованием, которое появляется в течение жизни.
Причины появления могут заключаться в следующем:
- генетическая наследственность. В связи с этим у ребенка могут появляться родинки, в тех же местах, что и у родителей;
- влияние ультрафиолета. После загара усиленно вырабатывается меланин, который отвечает за образование пигментных пятен на коже;
- гормональные изменения. Родинка может появиться из-за гормонального всплеска, вызванного половым созреванием, беременностью, сильным стрессом или заболеванием.
Радиация, укусы насекомых, рентгеновское излучение, долго незаживающие травмы тоже могут спровоцировать образование невуса.
Развитие невусов
Причиной появления пигментных пятен являются клетки, заложенные в организме человека еще при рождении.
В большинстве случаев, такие пятнышки у детей не видны, но со временем они начинают темнеть и становятся заметны.
Основными факторами их развития является солнце, солярий, стрессы, прием гормональных препаратов и фотосенсибилизаторов.
Фото
Причины появления белого ореола вокруг родинки
Почему родинки могут менять свое состояние?
Причин появления белого ореола возле родинки несколько, среди которых можно выделить следующие:
- появление белого ореола сигнализирует о начале исчезновения пигментных пятен на коже человека. Здесь нет ничего опасного, даже наоборот. Наличие невуса говорит о нарушении кожного покрова, соответственно, его исчезновение сопровождается заживлением кожи;
- превращение старой родинки в злокачественное новообразование. Этот процесс характеризуется изменением цвета невуса с дальнейшим появлением вокруг него белого ореола.
Ни в коем случае не следует самостоятельно ставить себе диагноз и пытаться заниматься самолечением.
При начавшихся изменениях в невусе необходимо, как можно скорее, обратиться к онкологу или онкодерматологу. Специалист сможет при помощи средств диагностики тщательно изучить все изменения в невусе.
Видео: «Какие родинки опасны для здоровья»
Опасно ли
Если вокруг невуса появился белый ореол, это еще не признак бить тревогу.
В медицине родинки, имеющие светлый ободок получили название – галоневус (невус Сеттона).
Такие невусы безопасны.
Если начало белеть само пигментное пятно, то можно говорить о его перерождении.
В данном случае, рекомендуется обратиться к врачу, если оно начало болеть, чесаться, менять свой цвет, увеличиваться в размерах и т. д.
 Как р
Как рrodinkl.ru
Белое пятно вокруг родинки: почему кожа белеет?
Белое пятно вокруг родинки является достаточно распространенной проблемой. Однако, когда оно появляется, далеко не каждый человек обращает на это внимание. Следует отметить, что это может быть неблагоприятным признаком, поэтому лучше своевременно обратиться за помощью.

Этиология
Появление новых невусов означает увеличение концентрации меланина. Но белый ободок вокруг родинки, белое пятно может появиться по другим причинам. К ним относят:
- Наследственный фактор. У ребенка такое явление развивается зачастую по причине наследственной предрасположенности;
- Передозировка ультрафиолета при посещении солярия или при попадании прямых солнечных лучей;
- Гормональный дисбаланс. Этот вариант возможен для подростков, женщин в периоде менопаузы или беременности. Сюда же можно отнести стрессовые ситуации.
Следует отметить, что белые пятна вокруг родинок далеко не каждый раз говорят о том, что происходит их злокачественное перерождение. Но, если вокруг родинки появилось белое пятно, не нужно откладывать визит к дерматологу с целью получения консультации и прохождения обследования.
Классификация
Медицинская классификация включает несколько видов пятен, которые могут появиться вокруг родинок. К ним относятся:
- Невус Саттона. Представляет собой обыкновенную родинку с участком кожи вокруг нее, не имеющей темного оттенка. Зачастую такая кожа имеет неправильную форму. При близкой локализации двух родинок, белые пятна вокруг них (ореолы) могут иметь тенденцию к слиянию. Обычно такое состояние не имеет связи со злокачественными процессами, но риск онкологического роста всегда имеет место быть. Чаще других невус Саттона возникает у подростков.
- Невус Сеттона. Это совсем другой вид пигментации, несмотря на то, что его название очень похоже на предыдущее. Этот невус окружен участками белой кожи, которые внешне напоминают острова разных, небольших размеров. Очень редко они достигают одного сантиметра в диаметре. Иногда такие родинки могут сами исчезать, но, как и все другие виды, требуют динамического наблюдения.
- Витилиго. Это заболевание, которое характеризуется отсутствием пигментации больших участков кожного покрова. При этом, вокруг родинки белое пятно может считаться нормальным состоянием для этой патологии.

Обычно белое пятно вокруг родинки появляется медленно. Это приводит к тому, что многие люди попросту не замечают изменений окраски кожного покрова. В некоторых случаях процесс сопровождается зудом и шелушением, а эти проявления должны насторожить пациента и спровоцировать визит к дерматологу. Следует отметить, что так называемые стрессовые пятна могут иметь тенденцию к обратному развитию, то есть потемнению. В таком случае пациенты достаточно часто задают врачам вопрос, почему вокруг родинки белое пятно исчезло.
Клиническая картина
Чаще всего родинка с белым ореолом сопровождается следующими симптомами:
- Нестерпимый зуд, который зачастую сопровождается шелушением;
- Место вокруг родинки светлее постепенно;
- В некоторых случаях возникает боль.
Если пятно плоское, то можно несколько успокоиться, поскольку это не характерно для злокачественного перерождения. Если же размеры стали увеличиваться, пятно стало темнее, чем кожа, следует получить консультацию врача.
После загара
Врачи утверждают, что загорать следует с использованием специальных защитных кремов, поскольку ультрафиолет способен спровоцировать появление новых невусов, а также негативно влияет на те, которые уже есть.
Побеление кожи достаточно часто является последствием длительного контакта с прямыми солнечными лучами. Ультрафиолетовое излучение снижает выработку меланина. Поэтому те места, где большое скопление родинок или же они большого размера, должны быть максимально защищены.
Зуд и белые пятна
Если вокруг родинки белый ореол сопровождается зудом, то есть повод заподозрить развитие осложнений. Также это неприятный симптом, который провоцирует то, что человек начинает расчесывать это место, тем самым вызывая шелушение кожных покровов, развитие раневых поверхностей.

Обычно зуд указывает на воспалительный процесс. Чтобы его устранить, необходимо применение местных противовоспалительных препаратов, которые содержат такие компоненты, как цинк, гормоны или антибиотики.
У детей
В детском возрасте это достаточно распространенная ситуация, которую можно объяснить гормональным дисбалансом. Иногда имеет место наследственный фактор. Детям также очень важно защищать проблемные места от прямого контакта с ультрафиолетом.
Возможные последствия
Зачастую белые пятна не говорят о серьезных проблемах, но лучше всего получить консультацию дерматолога. При изменении структуры родинки или же его формы, размеров возможно злокачественное перерождение в меланому.
Диагностические мероприятия
Наилучшим методом, который даст самый точный ответ о характере образования считается гистологическое исследование. Для того чтобы его провести, необходимо взять образец ткани невуса и участка кожи вокруг него. Этот образец исследуется в гистологической лаборатории под микроскопом, что позволяет достаточно быстро определить характер образования и является ли он злокачественным.
Также применяется дерматоскопия, которая относится к инструментальным методам. Для ее проведения не требуется хирургического вмешательства с целью получения образца ткани. Она позволяет провести раннюю диагностику меланомы. Дерматоскопия проводится при помощи специального прибора – дерматоскопа, позволяющего определить наличие всех тех признаком, которые могут сопутствовать злокачественным опухолям кожи.

Лечение
Современная медицина, к сожалению, может предложить лишь один метод, который дает хороший результат. Им является хирургическое удаление образования, при этом методика считается незаменимой, если родинка начала злокачественное перерождение. Удаление можно провести разными способами:
- Лазерное иссечение. Метод абсолютно безопасен и бескровный, при этом он имеет минимальное количество осложнений;
- Тепловое воздействие при помощи термокоагулятора. Обладает таким недостатком, как ожог рядом располагающихся тканей;
- Радиоволновое удаление посредством испарения клеточных структур;
- Криодеструкция с помощью применения жидкого азота. Недостаток методики такой же, как и при тепловом воздействии, с той лишь разницей, что близлежащие ткани получают не ожог, а обморожение;
- Обычное иссечение при помощи скальпеля. Достаточно часто остаются некрасивые рубцы, поскольку далеко не всегда можно наложить косметический шов.
Методы народной медицины
Самыми популярными методиками считаются:
- Смазывание белого ореола и поверхности невуса соком чеснока. Спустя несколько минут манипуляцию следует повторить, только с лимонным соком. Через пару месяцев от родинки не останется и следа;
- Смесь измельченной травы чистотела с вазелиновым маслом. Полученной смесью невус смазывается дважды в сутки;
- На 100 миллилитров обычного яблочного уксуса необходимо взять два зубчика чеснока. Такое средство настаивается 2 недели. Затем полученным настоем смачивается хлопчатобумажная ткань, которая прикладывается к родинке перед сном. Манипуляция повторяется до тех пор, пока родинка не исчезнет полностью.
Профилактические мероприятия
При посветлении кожных покровов необходимо максимально защитить этот участок от контакта с ультрафиолетом, поскольку он имеет негативное влияние на такие образования. Также это необходимо для предупреждения обгорания кожи. Необходимо снизить стрессовую нагрузку, а также отдавать предпочтение здоровому образу жизни.
Прогноз
При своевременной диагностики и правильно проведенном лечении обычно благоприятный. Иногда, когда белый ореол развивается на фоне выраженной стрессовой нагрузки, оно может исчезнуть при нормализации эмоционального фона.
Похожие записи
okozhe.com
Ореол вокруг родинки
Вокруг родинки белый ореол: как поступить в борьбе с перерождением невуса
Как появляется родинка на коже
Если вы считаете, что родинки существуют у человека с рождения, то вы ошибаетесь. С самого момента рождения на теле человека могут быть или появиться в течение первых недель или месяцев жизни только врожденные родимые пятна. На светлом тельце малыша белая родинка может быть столь незаметна, что многим родителям кажется, будто ребенок родился без единого невуса. Но многие родимые пятна именно так и созревают – со временем они получают свой цвет за счет пигментации. Объясняется это тем, что родинки – это клетки вашей кожи, в которых скоплено немало пигмента.
Пигмент со временем темнеет и невус получается свой цвет, который может быть розовым, телесным, коричневым, черным и пр. Иногда появляется белая кожа вокруг родинки, что чаще встречается во времена гормональных всплесков или спадов. Однако ни к чему хорошему это не может привести, так что старайтесь регулярно следить за невусами, чтобы никаких ореолов не появлялось. Может появиться новое пигментированное пятно, но не светлый круг вокруг старой родинки. Появление новых невусов в течение жизни – нормальное явление, а такие пятна и выпуклости на теле являются приобретенными доброкачественными опухолями, в то время как врожденные – считаются пороками развития кожи.
Любое из этих пигментных пятен – доброкачественное новообразование, которое появляется чаще всего в первой половине жизни. Чаще всего невусы появляются после первого года жизни, когда малыш сталкивается с первой пигментацией, ведь его уже чаще выводят гулять в солнечные дни, могут взять на дачу летом и даже на пляж на 30-60 минут. Этого достаточно, чтобы клетки кожи с пигментом потемнели, и появился невус. Однако есть у таких новообразований одна особенность – они могут стать злокачественными, так что если вдруг ваша родинка стала белой, это может стать знаком перерождения опухоли.


Развитие невуса или почему он белеет
Безусловно, появление родинки на теле связано с количеством пигмента в клетках кожи, однако есть и иные критерии, которые могут довольно активно повлиять на то, что появятся белые родинки на теле, которые со временем приобретают окраску:
- Генетика. Потому можно заранее предположить на кого похож малыш, например, родинка может быть примерно в той же области, где есть яркое родимое пятно у мамы или папы. Многие невусы нельзя ограничить в появлении – это заложено природой и передано в качестве наследства вам;
- Ультрафиолетовое облучение. Чаще всего именно из-за солнца или частых визитов в солярий появляется на теле больше всего новых невусов. Потому перед тем, как выйти на улицу стоит захватить с собой солнцезащитные очки и крем, головной убор, а так же стараться не выходить на улицу с 11 до 17 часов дня, а если этого не удается избежать, стоит выбрать одежду с длинным рукавом, прикрывающую тело от солнечных ожогов;
- Гормональный сбой. Зачастую гормональные сбои наблюдаются в переходном периоде у подростков, а так же у беременных женщин, хотя сюда так же можно отнести и серьезные заболевания и стрессы. Гормональный фон необходимо выравнивать, иначе вам не избежать появления новых невусов на теле.
ВАЖНО! Изменение в родимом пятне не всегда говорит о безопасном развитии невуса. Если у вас появилась родинка с белым ореолом, это может означать начало перерождения новообразования в меланому, что необходимо предотвратить как можно скорее.
Необходимо помнить, что не всякое изменение в невусе можно пропустить мимо глаз, наоборот, вам стоит внимательно осматривать свои родимые пятна, следить за их изменениями, которые могут привести к негативным и тяжелым последствиям. При необходимости не бойтесь обращаться к хорошему хирургу – Салямкиной Елене Владимировне.
Если появляется ореол у родинки
Существует несколько причин того, что появился белый круг вокруг родинки, выделяют 2 особенные причины:
- Положительная. В данном случае ореол вокруг невуса не говорит ни о чем нехорошем, даже наоборот, это свидетельствует о том, что пигментное пятна на коже начинается исчезать. Постепенно оно рассасывается, отчего появляется светлый ореол. Это не только безопасная причина, но и полезная, т.к. невус – это нарушение кожного покрова, а его исчезновение говорит о восстановлении, заживлении кожи;
- Негативная. Во втором случае нельзя радоваться изменениям невусов, т.к. это не просто вредно, но и крайне опасно для жизни и здоровья каждого человек
rodinkl.ru






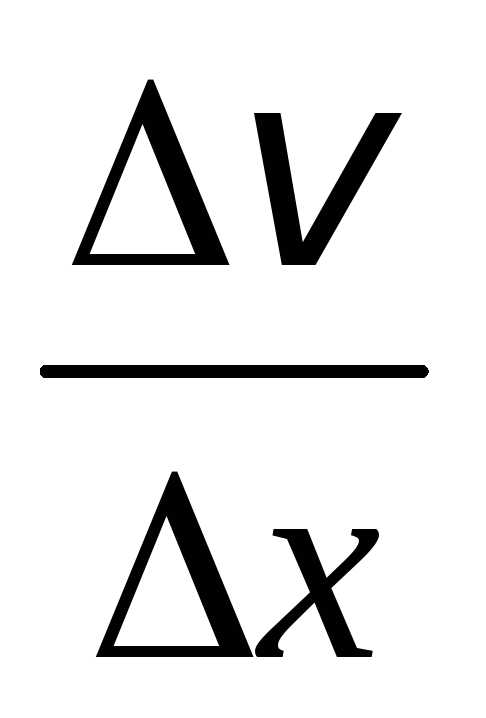

 =
= 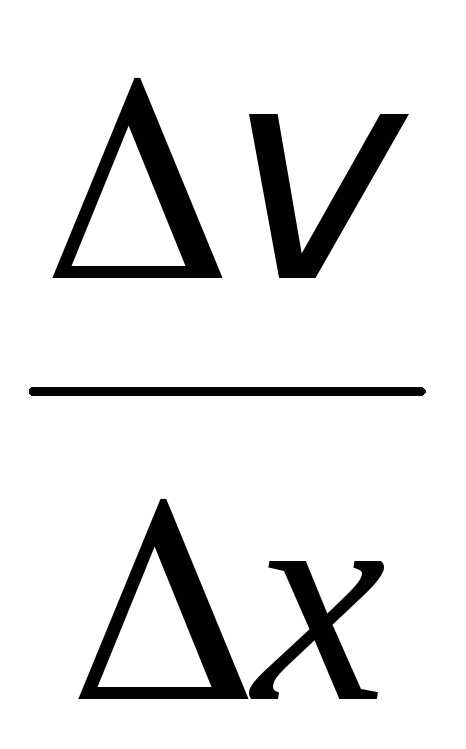 — градиент скорости (скорость сдвига),
показывающий изменение течения скорости
жидкости от слоя к слою, измеряемый
отношением разности скоростей
— градиент скорости (скорость сдвига),
показывающий изменение течения скорости
жидкости от слоя к слою, измеряемый
отношением разности скоростей течения двух близких слоев к кратчайшему
расстоянию между
нимих.
течения двух близких слоев к кратчайшему
расстоянию между
нимих.
 —
разность скоростей двух слоев
—
разность скоростей двух слоев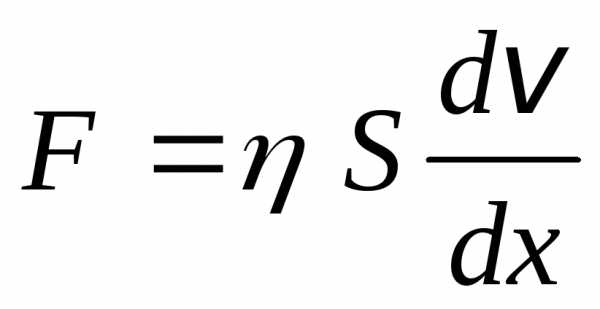
 =
1,
= F
=
1,
= F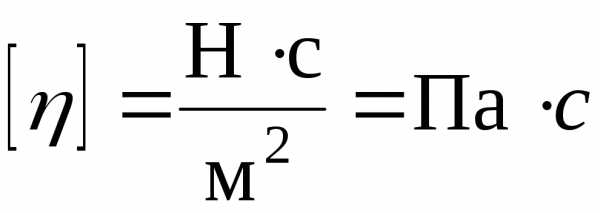 (Паскаль-секунда)
(Паскаль-секунда) с
— это вязкость такой жидкости, в которой
при градиенте скорости равном единице,
на каждый квадратный метр площади
соприкосновения слоев действует сила
равная 1 Н.
с
— это вязкость такой жидкости, в которой
при градиенте скорости равном единице,
на каждый квадратный метр площади
соприкосновения слоев действует сила
равная 1 Н. с
= 10 П (пуаз) = 103 сП (сантипуаз)
с
= 10 П (пуаз) = 103 сП (сантипуаз)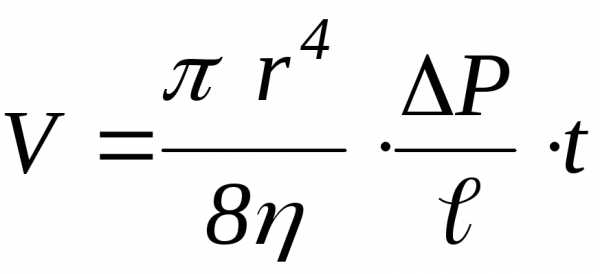 —
формула справедлива для ламинарного
течения жидкости, где r
– радиус сечения капилляра
—
формула справедлива для ламинарного
течения жидкости, где r
– радиус сечения капилляра —
длина капилляра
—
длина капилляра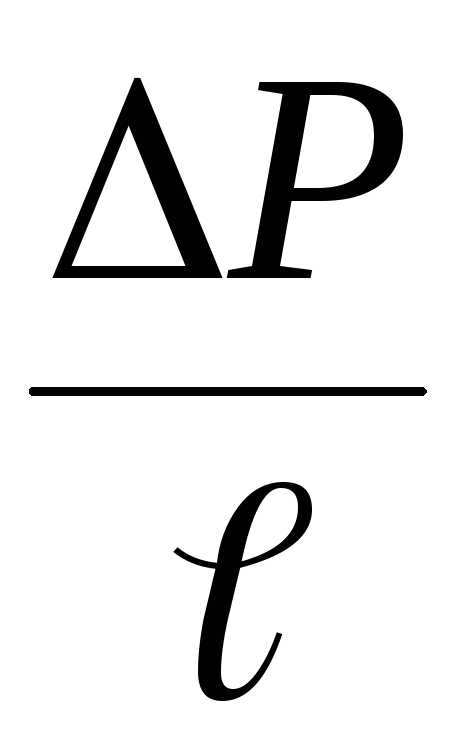
 —
градиент давления
—
градиент давления Q
=
Q
= 
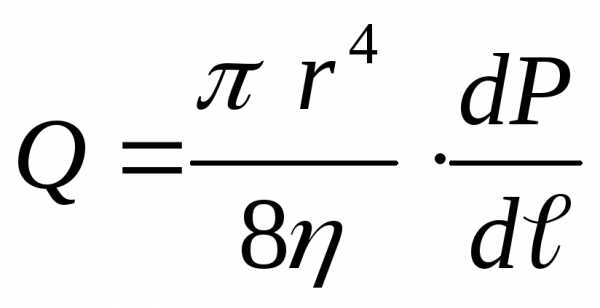
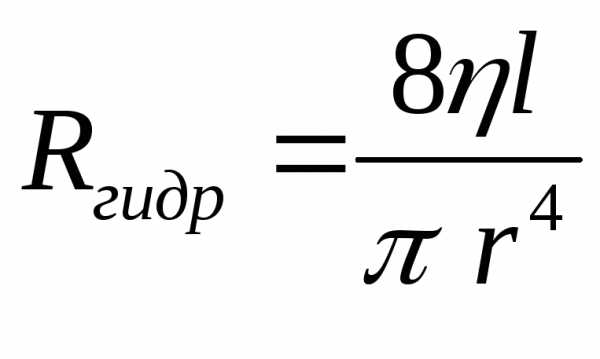
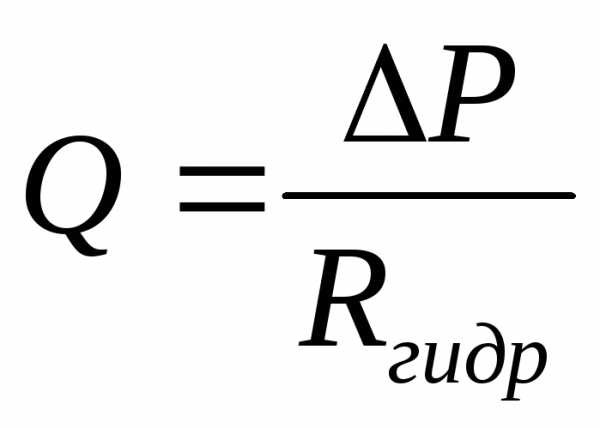
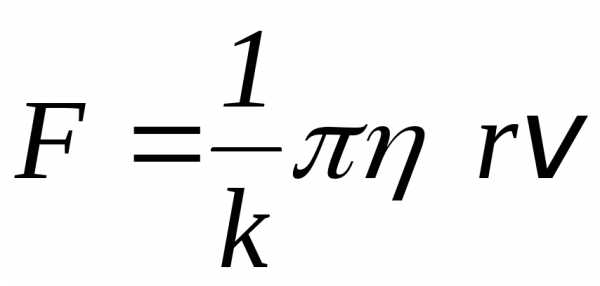
 ЕТОД
КАПИЛЛЯРНЫХ ТРУБОК (капиллярного вискозиметра) применяется
для измерения
невязких жидкостей. Широко используется
в медицине, в частности для измерения
вязкости крови. Метод основан на формуле
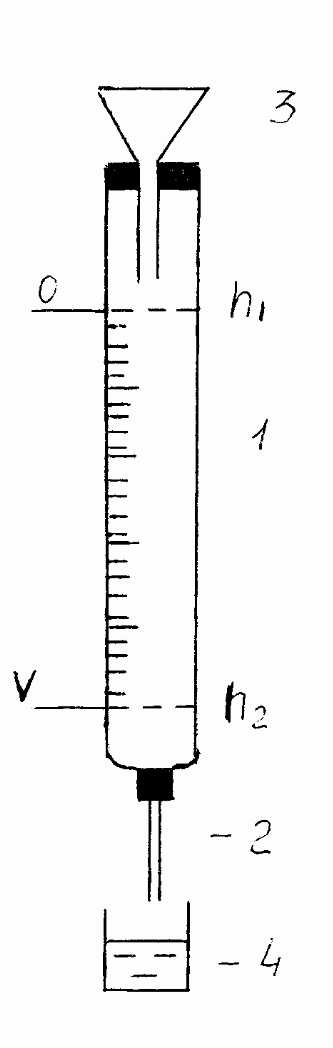
Пуазейля. Капиллярный вискозиметр
состоит из градуированной бюретки и
присоединенного к ней вертикально
расположенного стеклянного капилляра.
Бюретку наполняют исследуемой жидкостью,
которая под действием силы тяжести
медленно вытекает из нижнего конца
капилляра. Однако с понижением уровня
жидкости в бюретке и, соответственно
с уменьшением разности давлений на
концах капилляра Р
= Р1 – Р2,
скорость истечения жидкости постепенно
уменьшается. Поэтому непосредственно
использование формулы Пуазейля для
определения вязкости жидкости не
представляется возможным: необходим
учет изменения разности давлений на
концах капилляра в процессе понижения
уровня жидкости в бюретке. Для того
чтобы исключить градиент давления –
переменной величины, изменяющейся от
слоя к слою по мере истечения жидкости,
используют метод сравнения, то есть
сравнивают коэффициент вязкости
исследуемой жидкости с коэффициентом
вязкости эталонной (например,
дистиллированной водой). Для этого
через капилляр пропускают одинаковые
объемы исследуемой и эталонной жидкостей.
ЕТОД
КАПИЛЛЯРНЫХ ТРУБОК (капиллярного вискозиметра) применяется
для измерения
невязких жидкостей. Широко используется
в медицине, в частности для измерения
вязкости крови. Метод основан на формуле
Пуазейля. Капиллярный вискозиметр
состоит из градуированной бюретки и
присоединенного к ней вертикально
расположенного стеклянного капилляра.
Бюретку наполняют исследуемой жидкостью,
которая под действием силы тяжести
медленно вытекает из нижнего конца
капилляра. Однако с понижением уровня
жидкости в бюретке и, соответственно
с уменьшением разности давлений на
концах капилляра Р
= Р1 – Р2,
скорость истечения жидкости постепенно
уменьшается. Поэтому непосредственно
использование формулы Пуазейля для
определения вязкости жидкости не
представляется возможным: необходим
учет изменения разности давлений на
концах капилляра в процессе понижения
уровня жидкости в бюретке. Для того
чтобы исключить градиент давления –
переменной величины, изменяющейся от
слоя к слою по мере истечения жидкости,
используют метод сравнения, то есть
сравнивают коэффициент вязкости
исследуемой жидкости с коэффициентом
вязкости эталонной (например,
дистиллированной водой). Для этого
через капилляр пропускают одинаковые
объемы исследуемой и эталонной жидкостей.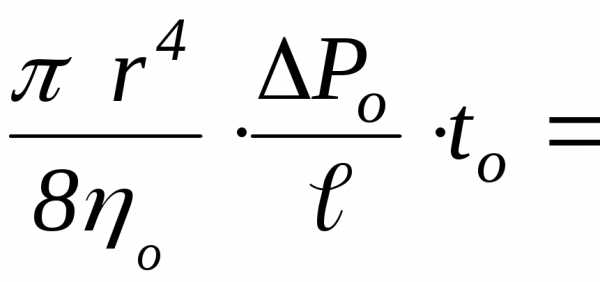
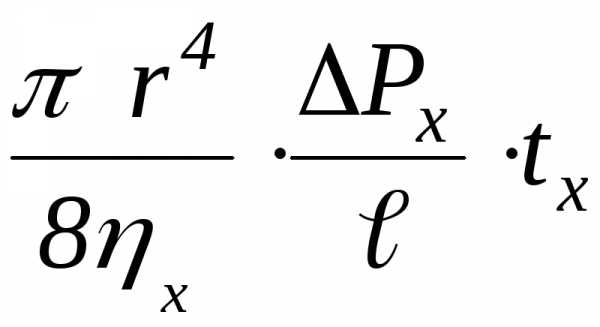

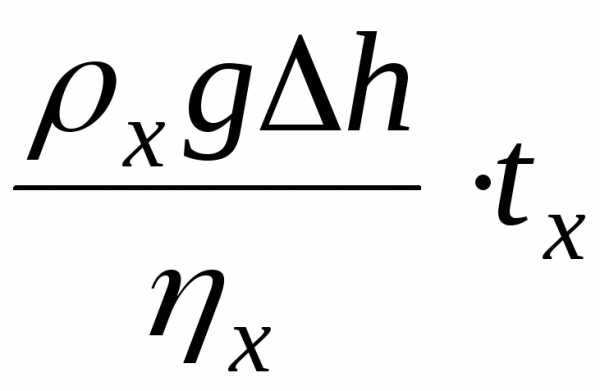
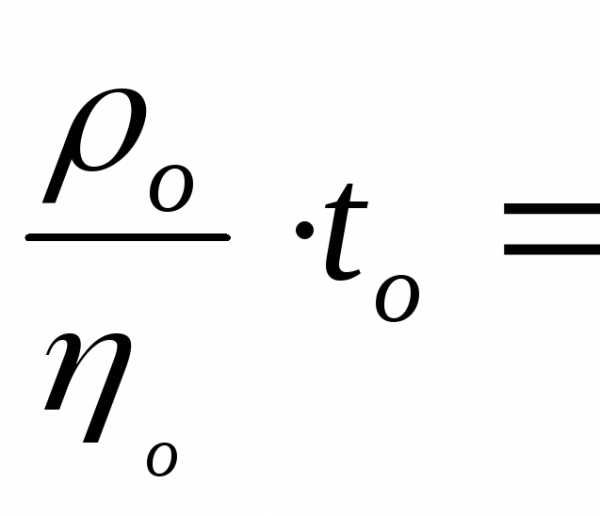
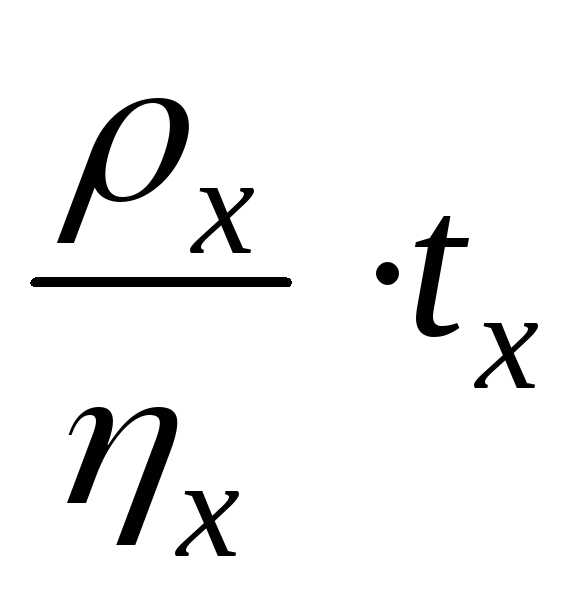

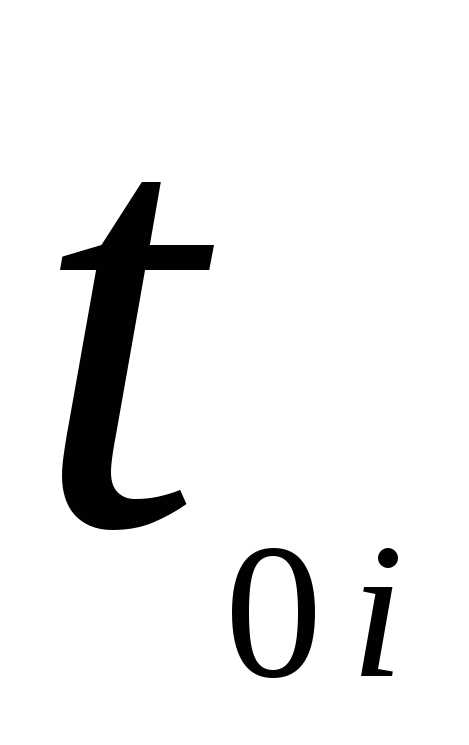


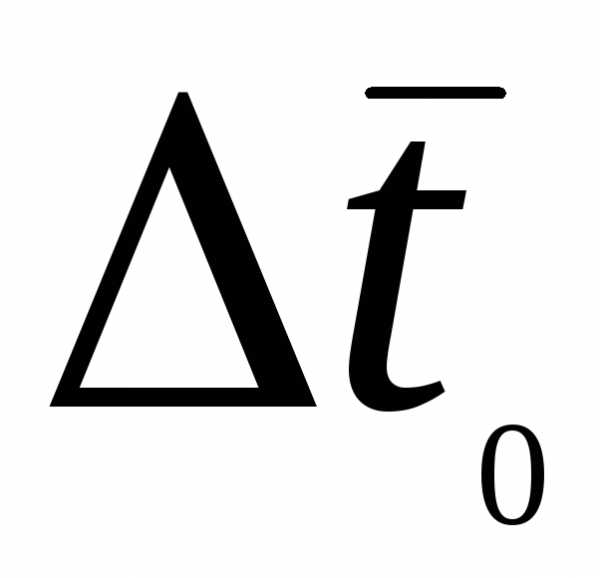

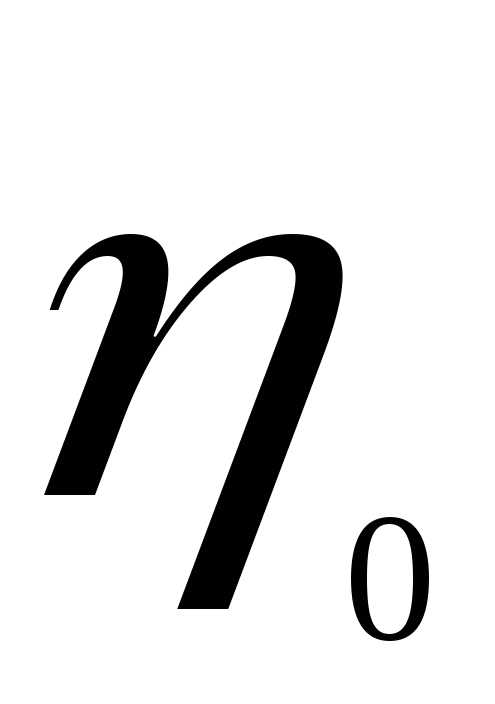


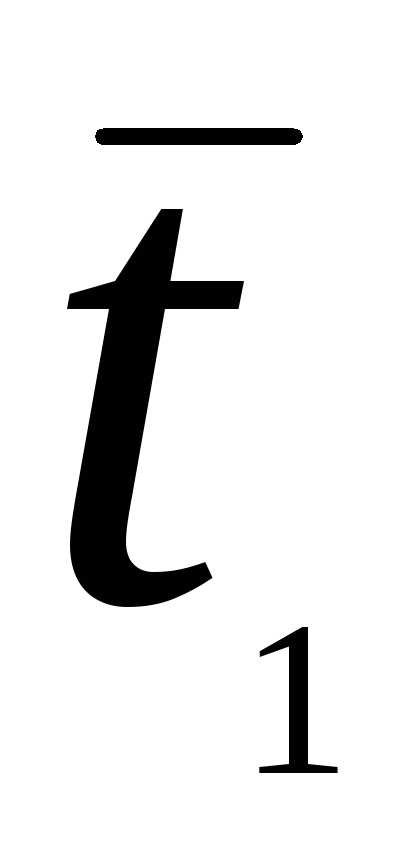
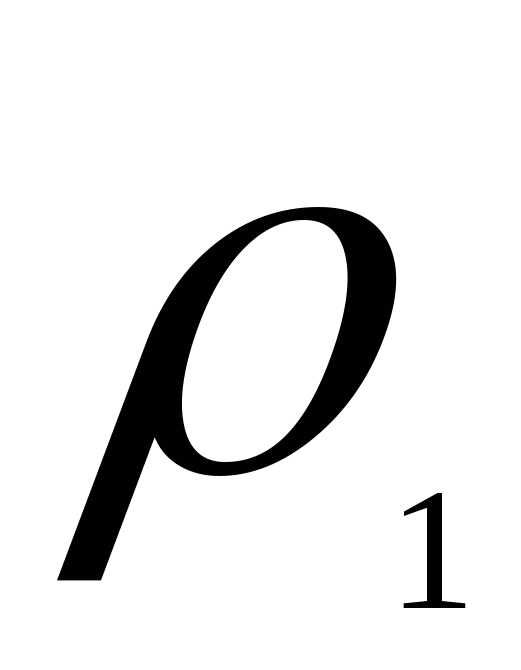
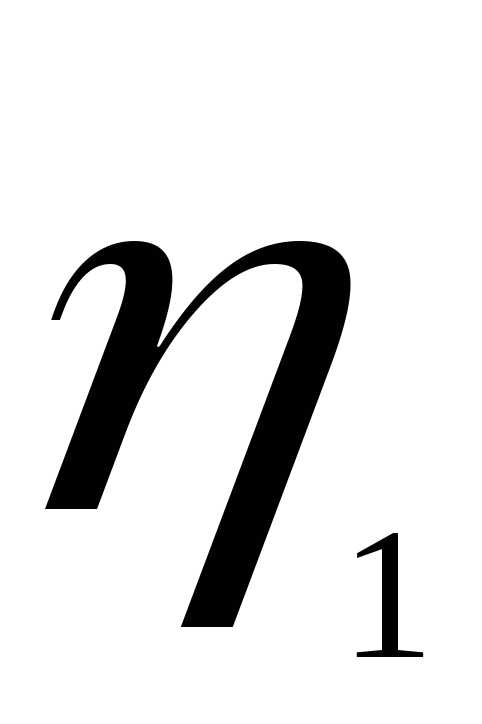
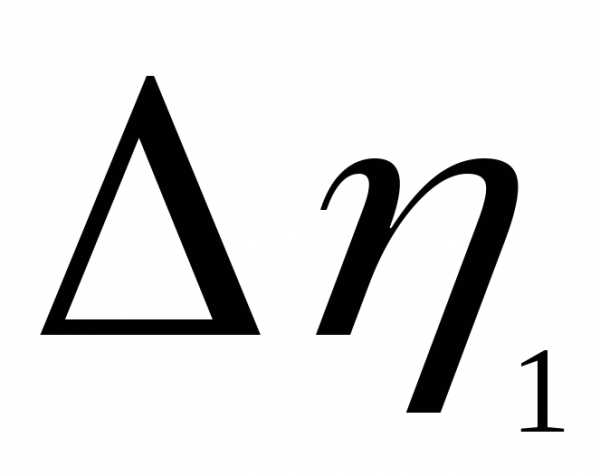

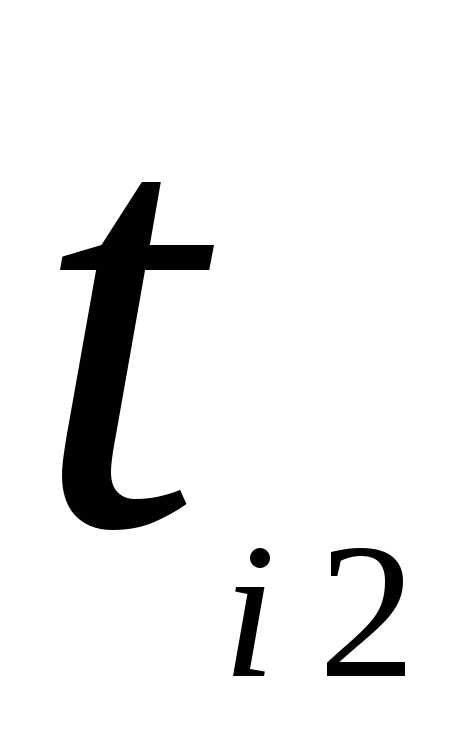
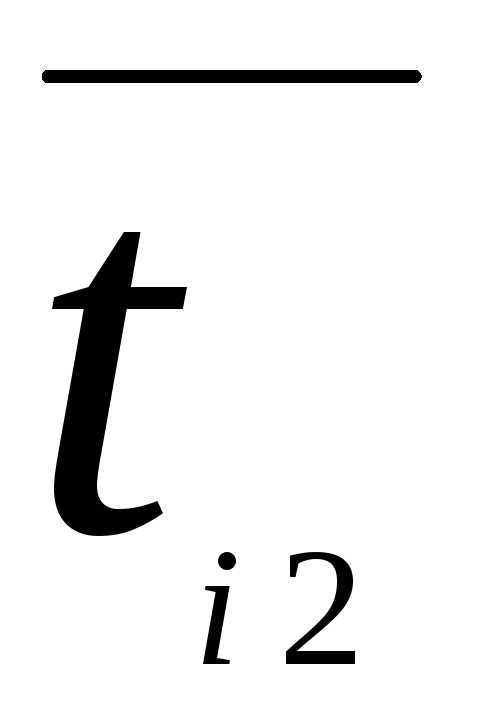
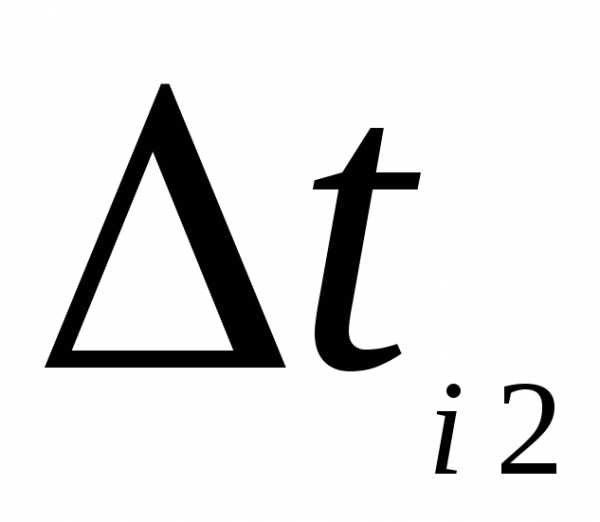
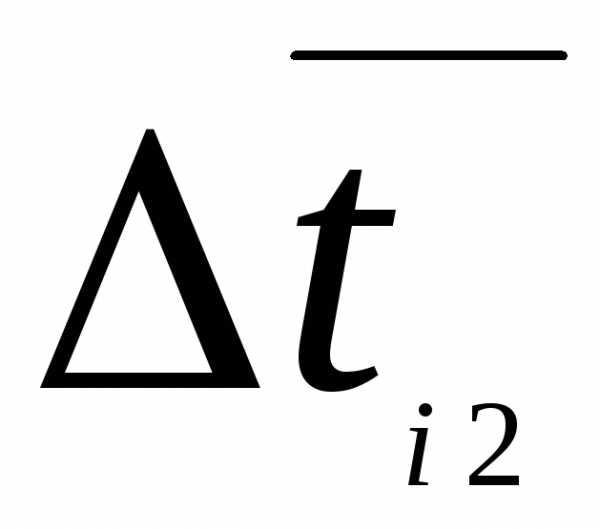

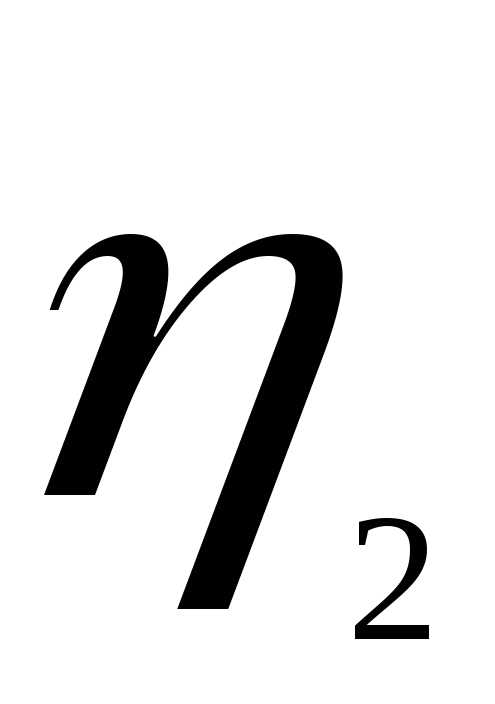
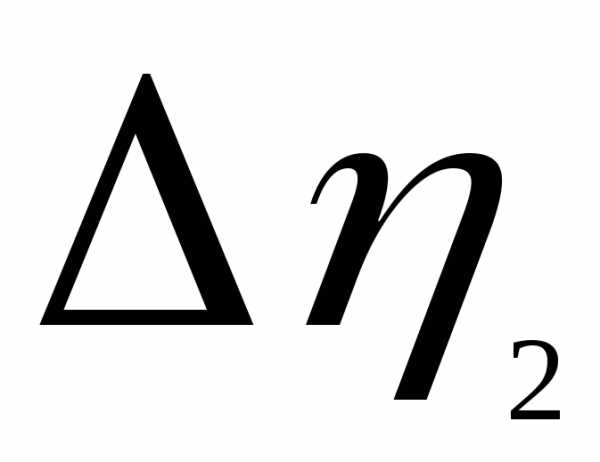

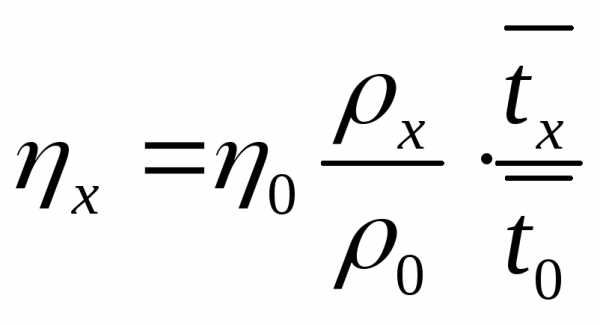
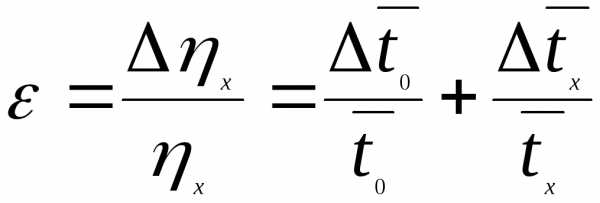 3.
Абсолютная погрешность:
3.
Абсолютная погрешность: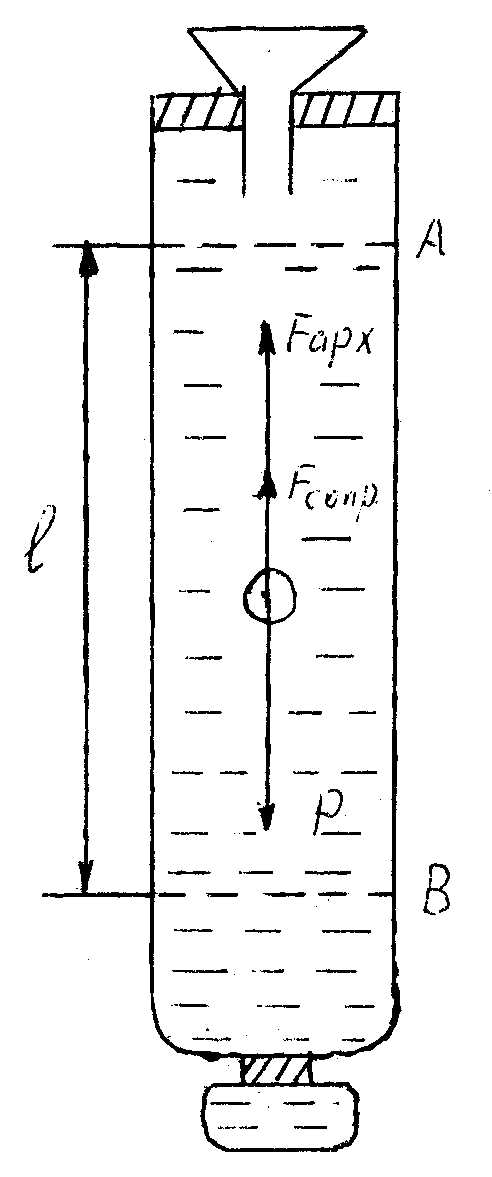
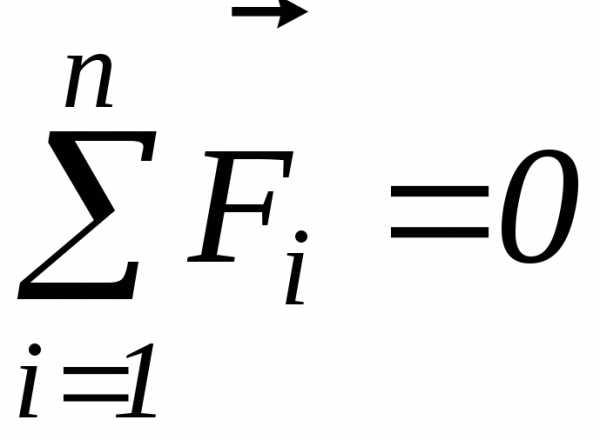

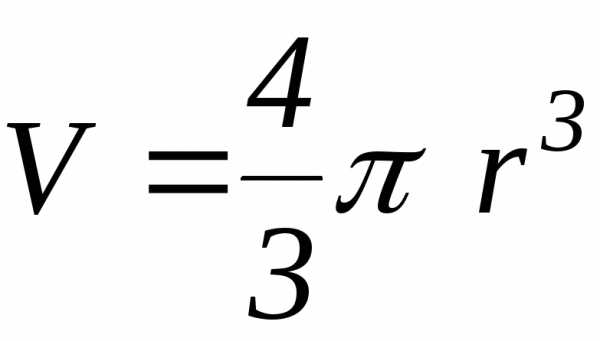 -объем
шарика
-объем
шарика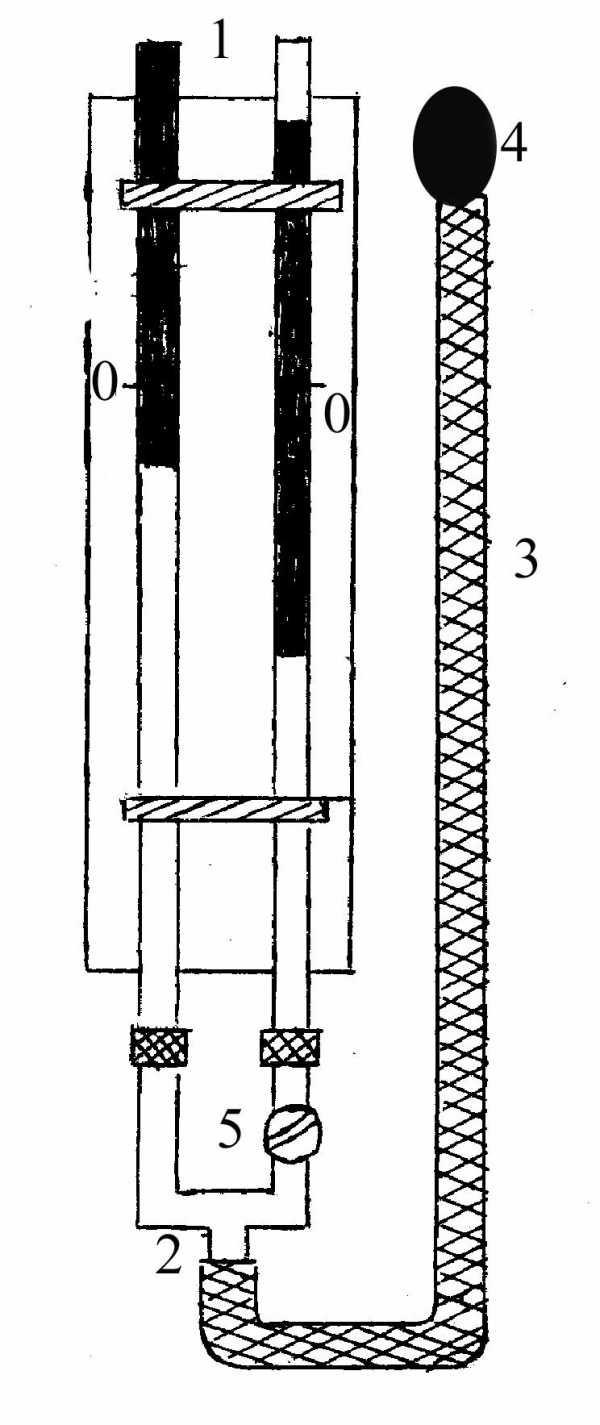 снован
на том, что скорости продвижения жидкостей
в одинаковых, по своему внутреннему
сечению капиллярах при одинаковых
температурах и давлениях зависят от
величины силы внутреннего трения между
молекулами исследуемых жидкостей, то
есть от вязкости этих жидкостей.
Определение вязкости крови сводится к
сравнению скоростей продвижения крови
и дистиллированной воды в строго
одинаковых капиллярах при одинаковых
условиях. Вискозиметр состоит из двух
совершенно одинаковых градуированных
пипеток, прикрепленных параллельно
друг к другу на подставке. Каждая из
пипеток имеет в своей средней части
тонкий стеклянный капилляр (1). Пипетки
соединены стеклянным тройником (2), на
который надета резиновая трубка (3),
оканчивающаяся грушей (4), служащим для
отсасывания воздуха из прибора.
Достоинством вискозиметра ВК-4 является
использование малого количества
исследуемой жидкости, что важно в
клинической практике.
снован
на том, что скорости продвижения жидкостей
в одинаковых, по своему внутреннему
сечению капиллярах при одинаковых
температурах и давлениях зависят от
величины силы внутреннего трения между
молекулами исследуемых жидкостей, то
есть от вязкости этих жидкостей.
Определение вязкости крови сводится к
сравнению скоростей продвижения крови
и дистиллированной воды в строго
одинаковых капиллярах при одинаковых
условиях. Вискозиметр состоит из двух
совершенно одинаковых градуированных
пипеток, прикрепленных параллельно
друг к другу на подставке. Каждая из
пипеток имеет в своей средней части
тонкий стеклянный капилляр (1). Пипетки
соединены стеклянным тройником (2), на
который надета резиновая трубка (3),
оканчивающаяся грушей (4), служащим для
отсасывания воздуха из прибора.
Достоинством вискозиметра ВК-4 является
использование малого количества
исследуемой жидкости, что важно в
клинической практике.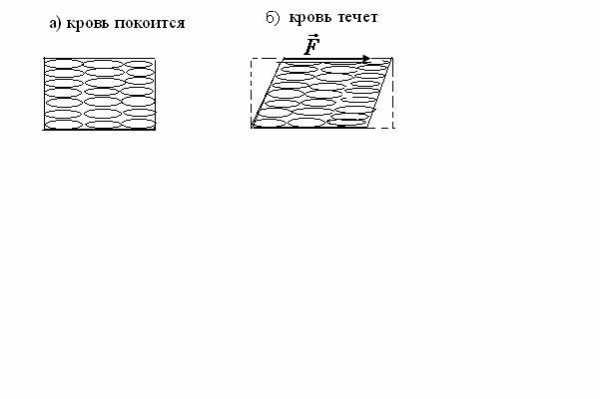

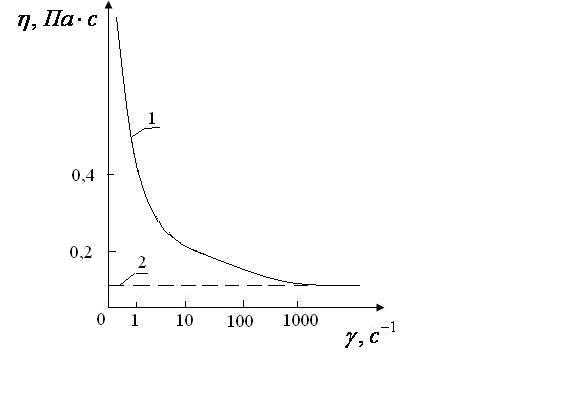
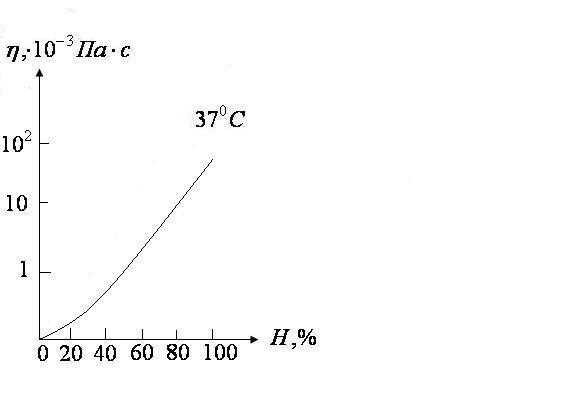
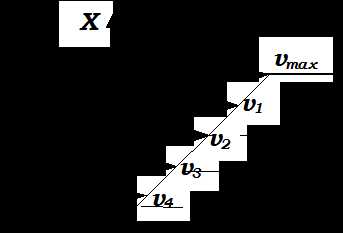

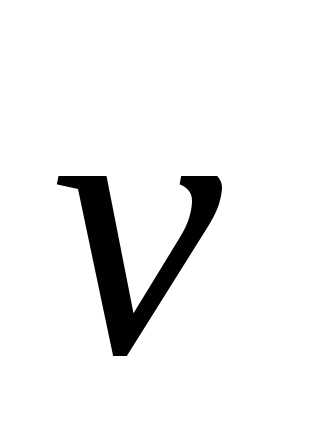 .
Для этого к пластине надо приложить
силу
.
Для этого к пластине надо приложить
силу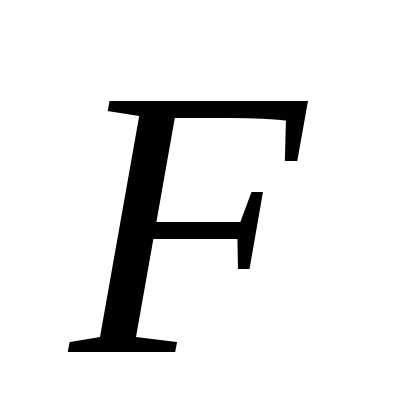 для преодоления силы трения
для преодоления силы трения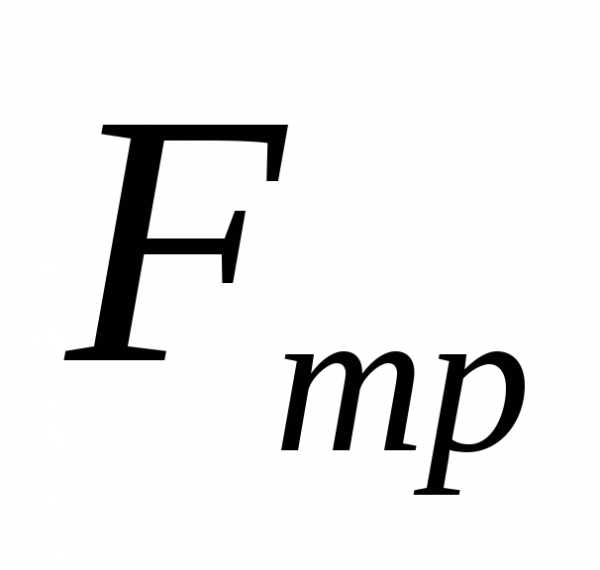 ,
действующей на пластину при ее движении
в жидкости. Слой жидкости, прилегающий
непосредственно к верхней пластине,
благодаря смачиванию прилипает к
пластине и движется вместе с ней. Слой
жидкости, прилипший к нижней пластине,
удерживается вместе с ней в покое,
,
действующей на пластину при ее движении
в жидкости. Слой жидкости, прилегающий
непосредственно к верхней пластине,
благодаря смачиванию прилипает к
пластине и движется вместе с ней. Слой
жидкости, прилипший к нижней пластине,
удерживается вместе с ней в покое,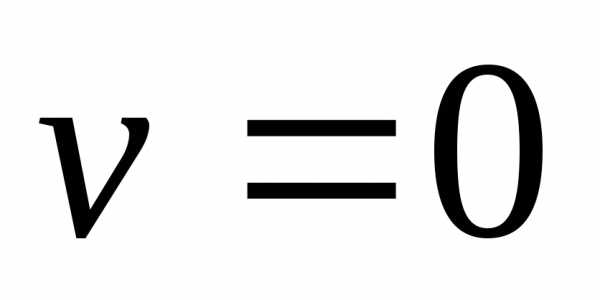 .
Промежуточные слои движутся так, что
каждый верхний из них обладает скоростью
большей, чем под ним лежащий. Стрелками
на рис.9 показан «профиль скорости»
потока. Вдоль осиr,
перпендикулярной вектору
.
Промежуточные слои движутся так, что
каждый верхний из них обладает скоростью
большей, чем под ним лежащий. Стрелками
на рис.9 показан «профиль скорости»
потока. Вдоль осиr,
перпендикулярной вектору 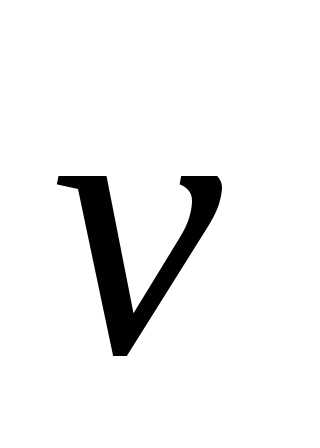 ,
скорость нарастает. Измерение скорости
характеризуют величиной
,
скорость нарастает. Измерение скорости
характеризуют величиной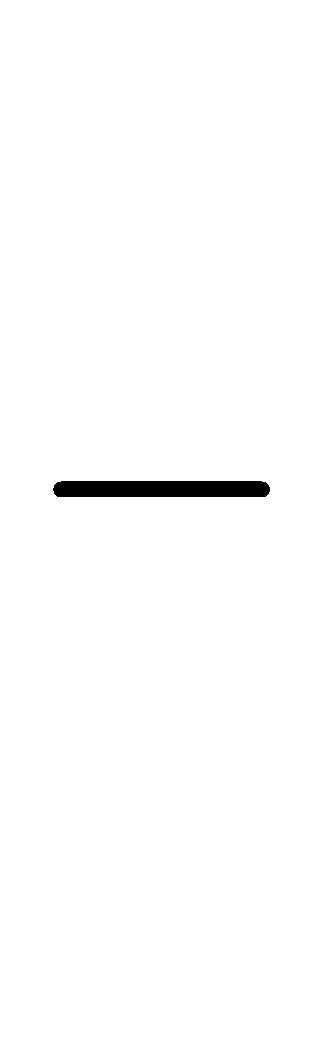
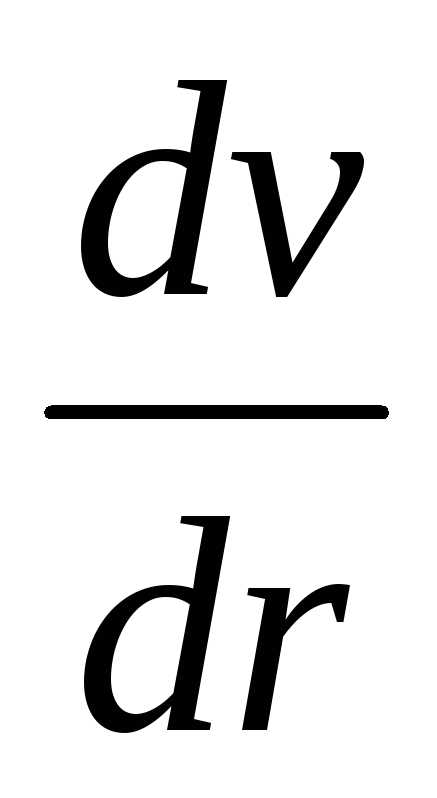 .
.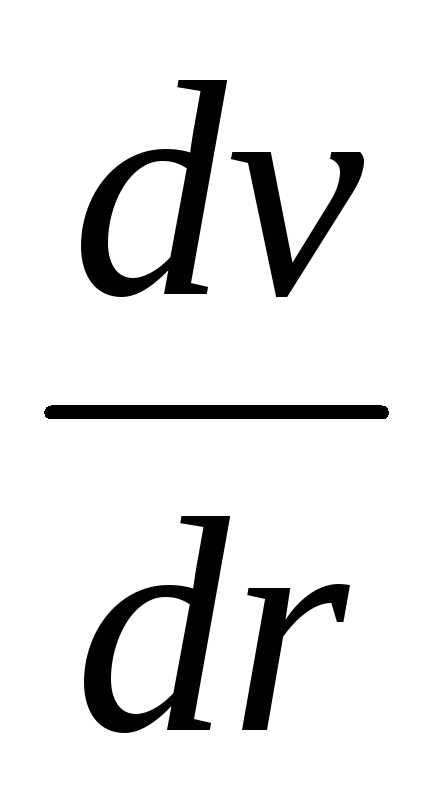 показывает, какое измерение скорости
приходится на единицу длины вдоль
направления изменения скорости, т.е.определяет быстроту изменения скорости
и направления, перпендикулярной самой
скорости. От этой величины зависит
трение между слоями. Величина
показывает, какое измерение скорости
приходится на единицу длины вдоль
направления изменения скорости, т.е.определяет быстроту изменения скорости
и направления, перпендикулярной самой
скорости. От этой величины зависит
трение между слоями. Величина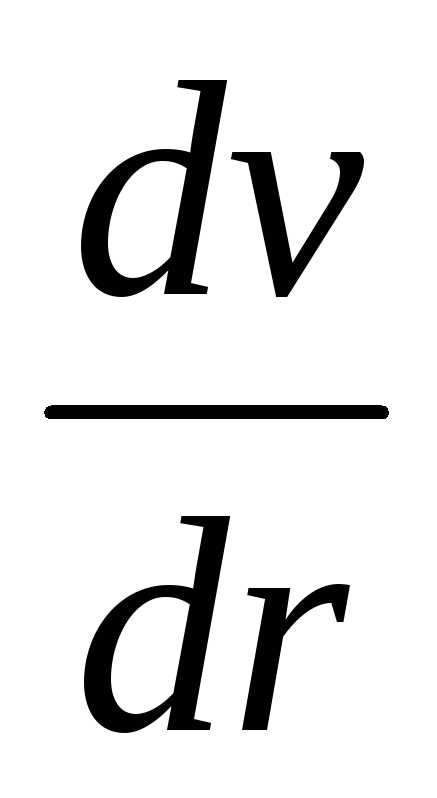 измеряется в.
измеряется в. и величине
и величине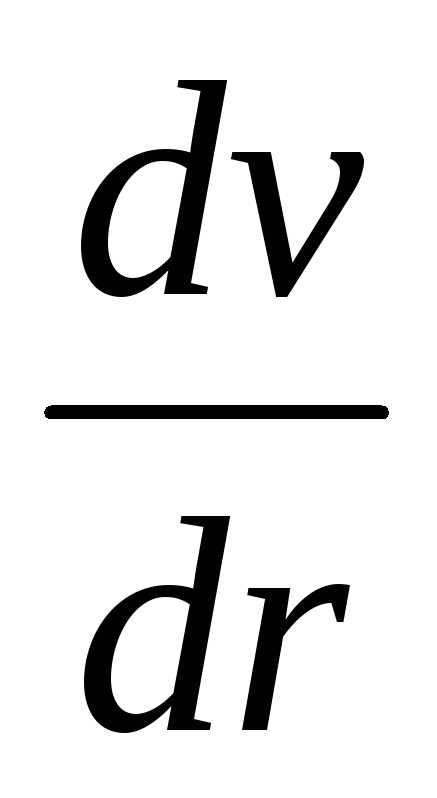 :
:
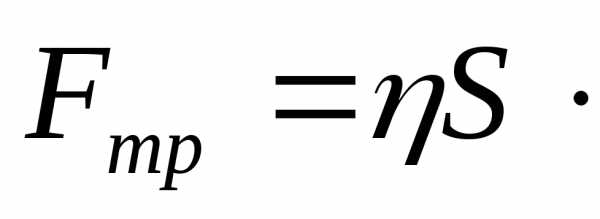
 .
(13)
.
(13) получил название коэффициента вязкости
(внутреннего трения). Из (13) видно, что
получил название коэффициента вязкости
(внутреннего трения). Из (13) видно, что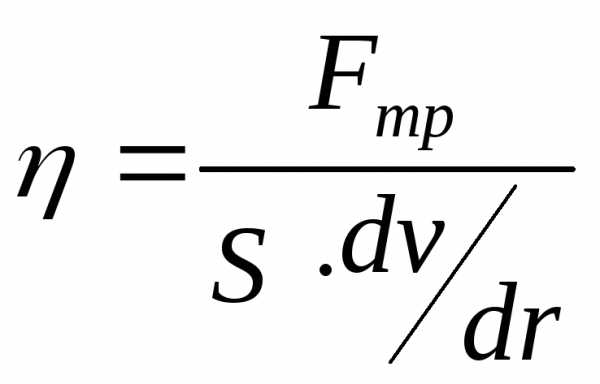
 единицей измерения коэффициента вязкости
является
единицей измерения коэффициента вязкости
является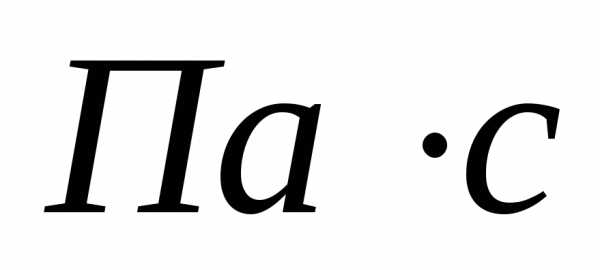 (паскаль
– секунда),
(паскаль
– секунда), (пуазах), причем
(пуазах), причем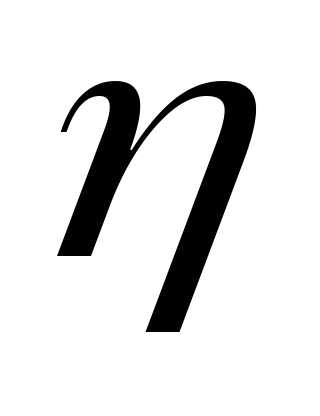 зависит от температуры, давления и ряда
других величин. К таким жидкостям
относятся жидкости с крупными сложными
молекулами, например, цельная кровь.
зависит от температуры, давления и ряда
других величин. К таким жидкостям
относятся жидкости с крупными сложными
молекулами, например, цельная кровь.

 повышенная склонность к тромбообразованию;
повышенная склонность к тромбообразованию;


 Важно: наличие данных коагулограммы крови и сопоставление их с нормой позволяет акушерам принять адекватные меры по предотвращению серьезного кровотечения в ходе родоразрешения.
Важно: наличие данных коагулограммы крови и сопоставление их с нормой позволяет акушерам принять адекватные меры по предотвращению серьезного кровотечения в ходе родоразрешения. Загрузка…
Загрузка…  Коагулограмма позволяет оценить состояние свертывающей системы крови
Коагулограмма позволяет оценить состояние свертывающей системы крови Система свертывания крови обеспечивает целостность кровеносной системы
Система свертывания крови обеспечивает целостность кровеносной системы





 Нужно бережно относиться к своему организму и быть внимательным к собственным выделениям продуктов жизнедеятельности. Любые изменения мочи, слюны, фекалий или кожных покровов предупреждают своего хозяина о состоянии его здоровья. Чёрный кал говорит о признаке серьёзного заболевания, но есть и другие факторы, не причиняющие никакой угрозы организму — принимаемые витамины и медикаменты или употребляемая пища.
Нужно бережно относиться к своему организму и быть внимательным к собственным выделениям продуктов жизнедеятельности. Любые изменения мочи, слюны, фекалий или кожных покровов предупреждают своего хозяина о состоянии его здоровья. Чёрный кал говорит о признаке серьёзного заболевания, но есть и другие факторы, не причиняющие никакой угрозы организму — принимаемые витамины и медикаменты или употребляемая пища. Причиной чёрного кала может стать приём некоторых лекарственных средств:
Причиной чёрного кала может стать приём некоторых лекарственных средств: В состав каловых масс входит пигмент — стеркобилин, он окрашивает испражнения в коричневый цвет и различные его оттенки. Важной составляющей частью жёлчи является билирубин и при его расщеплении образуется стеркобилин. Из печёночных протоков билирубин попадает в тонкую кишку и расщепляется на стеркобилин и уробилин. Сначала уробилин попадает в кровеносный поток, после этого в почки и имеет влияние на цвет мочи. Стеркобилин остаётся в кишечнике и не попадает в кровь и он окрашивает только неперевариваемые остатки пищи, которые попадают в кишечный тракт.
В состав каловых масс входит пигмент — стеркобилин, он окрашивает испражнения в коричневый цвет и различные его оттенки. Важной составляющей частью жёлчи является билирубин и при его расщеплении образуется стеркобилин. Из печёночных протоков билирубин попадает в тонкую кишку и расщепляется на стеркобилин и уробилин. Сначала уробилин попадает в кровеносный поток, после этого в почки и имеет влияние на цвет мочи. Стеркобилин остаётся в кишечнике и не попадает в кровь и он окрашивает только неперевариваемые остатки пищи, которые попадают в кишечный тракт. Красный или красно-коричневый стул в лучшем случае говорит о том, что вы употребили слишком много некоторых продуктов. К ним относятся:
Красный или красно-коричневый стул в лучшем случае говорит о том, что вы употребили слишком много некоторых продуктов. К ним относятся:

 Медикаментозный фактор черного стула у взрослого
Медикаментозный фактор черного стула у взрослого Заболевания желудочно-кишечного тракта
Заболевания желудочно-кишечного тракта







 #Сахарный диабет 2 тип: приговор или возможность решения проблемы?
#Сахарный диабет 2 тип: приговор или возможность решения проблемы?
















 Диета при диабете 2 типа
Диета при диабете 2 типа




















 Хлебобулочные цельнозерновые изделии
Хлебобулочные цельнозерновые изделии




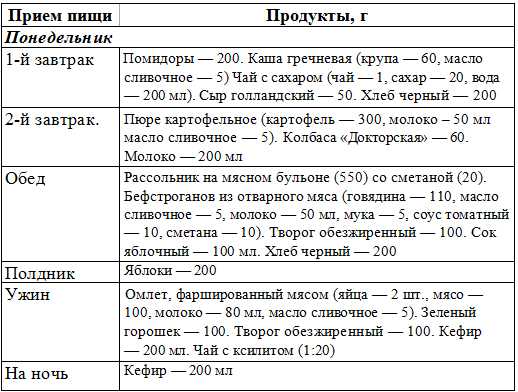













 Загрузка…
Загрузка…












 Важно помнить, что в течение 12 часов после процедуры нельзя посещать баню, загорать, заниматься спортом. Спустя 3-4 дня кожу следует очистить скрабом.
Важно помнить, что в течение 12 часов после процедуры нельзя посещать баню, загорать, заниматься спортом. Спустя 3-4 дня кожу следует очистить скрабом. Использованную «карамель» с удаленной растительностью следует заменить новым размятым шариком, а затем нанести на следующее обросшее место. Проведение этих манипуляций займет около 2-х часов. Затем кожу по всей площади депиляции надо смыть теплой водой и бережно смазать увлажняющим кремом.
Использованную «карамель» с удаленной растительностью следует заменить новым размятым шариком, а затем нанести на следующее обросшее место. Проведение этих манипуляций займет около 2-х часов. Затем кожу по всей площади депиляции надо смыть теплой водой и бережно смазать увлажняющим кремом. Первая довольно болезненная процедура может длиться около получаса времени. А все последующие будут более комфортными и займут всего около 5 минут, поскольку волосы постепенно ослабевают и более свободно удаляются из тела.
Первая довольно болезненная процедура может длиться около получаса времени. А все последующие будут более комфортными и займут всего около 5 минут, поскольку волосы постепенно ослабевают и более свободно удаляются из тела. Здесь шугаринг удобнее проводить с установлением одной ноги на краешек возвышенности (ванная, стул и т.п.). Вначале нужно размять маленький кусочек пасты, нанести его против роста волос на небольшой участочек (2х2 см). На такой площади можно удалить волосы за 1 раз.
Здесь шугаринг удобнее проводить с установлением одной ноги на краешек возвышенности (ванная, стул и т.п.). Вначале нужно размять маленький кусочек пасты, нанести его против роста волос на небольшой участочек (2х2 см). На такой площади можно удалить волосы за 1 раз. Техника шугаринга заключается в очистке кожи лица от макияжа, его вытирания насухо полотенцем из натуральных материалов. Затем верхнюю губу следует припудрить и только после этого над ней наносить теплую (не горячую!) пасту маленьким шпателем. Для создания плоской ровной поверхности губу нужно потянуть вниз.
Техника шугаринга заключается в очистке кожи лица от макияжа, его вытирания насухо полотенцем из натуральных материалов. Затем верхнюю губу следует припудрить и только после этого над ней наносить теплую (не горячую!) пасту маленьким шпателем. Для создания плоской ровной поверхности губу нужно потянуть вниз. После этого надо приложить к этому месту кусочек льда с целью снятия покраснения, чувства первоначальной боли и предотвращения воспаления кожи.
После этого надо приложить к этому месту кусочек льда с целью снятия покраснения, чувства первоначальной боли и предотвращения воспаления кожи. Пропорции ингредиентов для приготовления пасты для шугаринга в домашних условиях по распространенному рецепту
Пропорции ингредиентов для приготовления пасты для шугаринга в домашних условиях по распространенному рецепту Она варится по общим правилам: «сахар + вода» вначале на медленном огне до полного растворения, затем при постоянном помешивании – до образования золотистого цвета. После этого нужно проверить готовность с помощью капли смеси в холодной воде.
Она варится по общим правилам: «сахар + вода» вначале на медленном огне до полного растворения, затем при постоянном помешивании – до образования золотистого цвета. После этого нужно проверить готовность с помощью капли смеси в холодной воде. После карамелизации сахара и приобретения коричневого цвета емкость убирается с огня и ставится на остывание.
После карамелизации сахара и приобретения коричневого цвета емкость убирается с огня и ставится на остывание. Отвары из них готовятся в виде обычного чая из расчета 1 ч.л. на 250 мл крутого кипятка воды, настоянного не менее 15 минут. В процессе приготовления пасты отвар следует разбавить кипяченой водой в соотношении 1х2. Далее этот раствор используется в традиционных рецептах вместо чистой воды.
Отвары из них готовятся в виде обычного чая из расчета 1 ч.л. на 250 мл крутого кипятка воды, настоянного не менее 15 минут. В процессе приготовления пасты отвар следует разбавить кипяченой водой в соотношении 1х2. Далее этот раствор используется в традиционных рецептах вместо чистой воды.
 В то же время готовые средства могут содержать нежелательные синтетические примеси (ароматизаторы, консерванты, красители). А этого следует всячески избегать при собственноручном изготовлении сахарной карамели для удаления волос на любой части тела.
В то же время готовые средства могут содержать нежелательные синтетические примеси (ароматизаторы, консерванты, красители). А этого следует всячески избегать при собственноручном изготовлении сахарной карамели для удаления волос на любой части тела.


 Варианты выбора могут быть скорректированы климатическими условиями, температурой внешней среды. Так, например, в жару лучше отдавать предпочтение плотным составам, риск таяния которых в это время минимальное.
Варианты выбора могут быть скорректированы климатическими условиями, температурой внешней среды. Так, например, в жару лучше отдавать предпочтение плотным составам, риск таяния которых в это время минимальное. Не соблюдение этих требований может повлечь утрату практической ценности смеси (деформация структуры, засахаривание и др.).
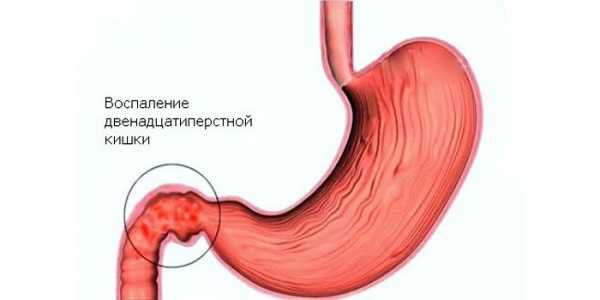
Не соблюдение этих требований может повлечь утрату практической ценности смеси (деформация структуры, засахаривание и др.). Бульбит – это разновидность дуоденита. При дуодените в процесс воспаления вовлекается непосредственно прилегающий отдел двенадцатиперстной кишки к желудку.
Бульбит – это разновидность дуоденита. При дуодените в процесс воспаления вовлекается непосредственно прилегающий отдел двенадцатиперстной кишки к желудку.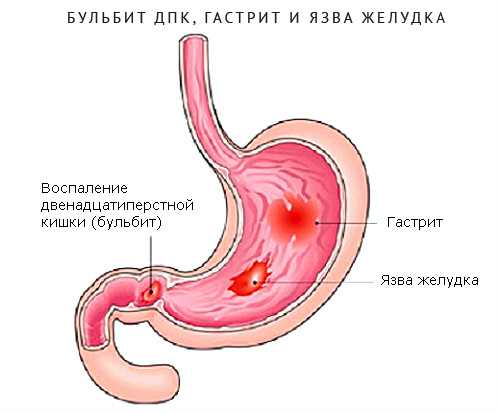

 Самый распространенный признак заболевания — болезненность в подложечной зоне. Боль носит ноющий характер, иногда пациенты отмечают резкие боли и колющие спазмы.
Самый распространенный признак заболевания — болезненность в подложечной зоне. Боль носит ноющий характер, иногда пациенты отмечают резкие боли и колющие спазмы.

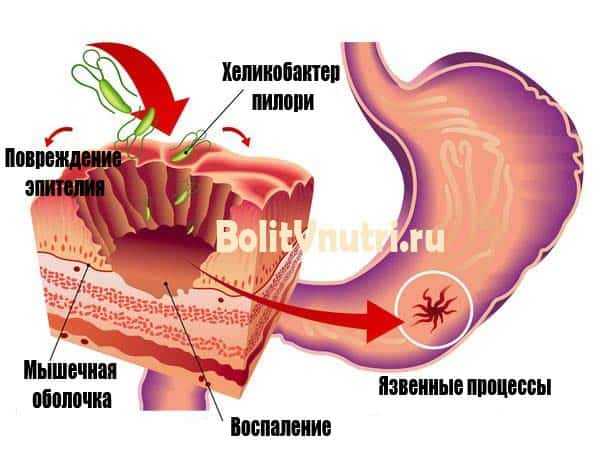



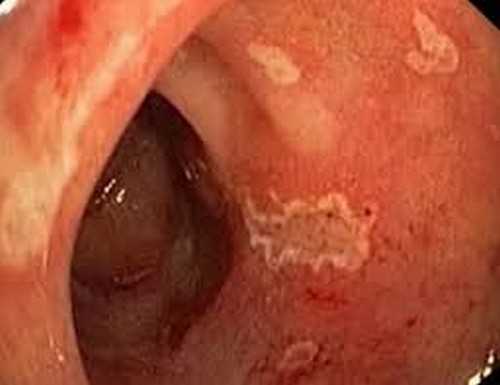

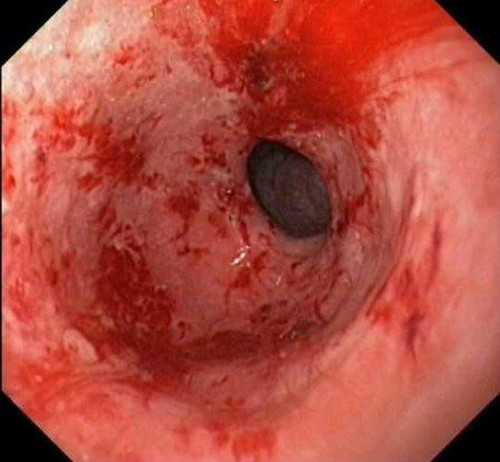
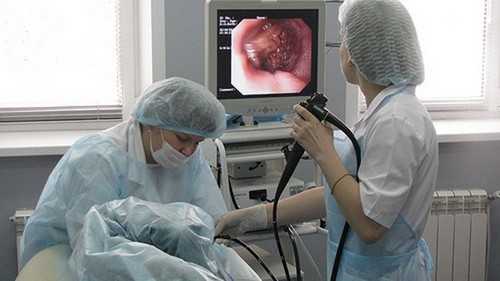



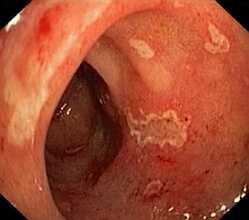 Бульбит – это разновидность дуоденита. При дуодените в процесс воспаления вовлекается непосредственно прилегающий отдел двенадцатиперстной кишки к желудку. Бульбит – это воспаление непосредственно луковицы 12ти-перстной кишки. Луковица открывается в выводящий проток желчного пузыря, поджелудочной железы. В нее попадает содержимое желудка. Оно сразу нейтрализуется. В ней же начинают вырабатываться пищеварительные ферменты.
Бульбит – это разновидность дуоденита. При дуодените в процесс воспаления вовлекается непосредственно прилегающий отдел двенадцатиперстной кишки к желудку. Бульбит – это воспаление непосредственно луковицы 12ти-перстной кишки. Луковица открывается в выводящий проток желчного пузыря, поджелудочной железы. В нее попадает содержимое желудка. Оно сразу нейтрализуется. В ней же начинают вырабатываться пищеварительные ферменты.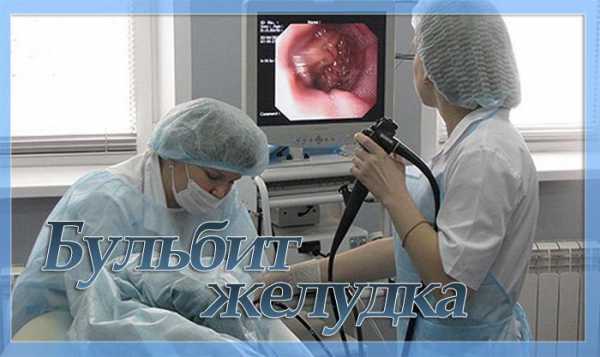
















































































































 Вкусный Салат из кальмаров с луком и яйцом
Вкусный Салат из кальмаров с луком и яйцом


































 Вкусный салат из кальмаров и овощей
Вкусный салат из кальмаров и овощей





























 Красивая подача салата
Красивая подача салата








