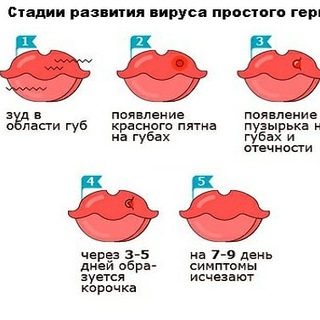
Воспаление лимфоузлов на шее — симптомы, причины и методы лечения
Все лимфоузлы в организме человека объединяются в группы, которых довольно много, однако те из них, которые можно нащупать, необходимо знать: за ухом, в области паха, подключичные и надключичные, в подмышечной впадине и на шее. В нормальном своем состоянии лимфатический узел варьируется в размерах от 0,5 до 1 см. Лучше всего прощупываются лимфатические узлы на шее, о которых сегодня и пойдет речь.
Воспаление лимфоузлов на шее – сигнал организма о недуге
Воспалительный процесс в шейных лимфатических узлах или шейный лимфаденит не принято считать самостоятельным заболеванием. Скорее это симптом, сопровождающий ряд недугов, вызывающихся инфекциями, и множество других патологических отклонений. Воспаленные лимфоузлы на шее служат сигналом поражения организма инфекцией или появлении патологий со стороны лимфатической системы.
Роль лимфатических узлов сводится к осуществлению биологического барьера, который служит защитой для всего иммунитета. Лимфатический ток доставляет болезнетворные бактерии к специальным структурам, блокирующим патогены и их дальнейшее распространение на весь организм. Работа лимфатических узлов направлена не только на обезвреживание всех патогенных микроорганизмов и вирусов, но и на противостояние переродившимся раковым клеткам.
Лимфатический ток доставляет болезнетворные бактерии к специальным структурам, блокирующим патогены и их дальнейшее распространение на весь организм. Работа лимфатических узлов направлена не только на обезвреживание всех патогенных микроорганизмов и вирусов, но и на противостояние переродившимся раковым клеткам.
Зная, какие именно виды лимфоузлов подверглись поражению, можно предвидеть первопричину недуга. Воспалению подчелюстных лимфатических узлов способствуют инфекции, попавшие из полости рта или лица, тогда как заглоточные лимфоузлы увеличиваются при поражениях инфекциями из носоглотки. Поверхностные лимфоузлы воспаляются от кожных заболеваний, неправильного вскрытия фурункула или нагноения царапин.
В случае если у пациента диагностируется двухсторонний воспалительный процесс расположенных в шейной зоне лимфатических узлов, то основания для этого являются гораздо серьезнее.
Первопричины увеличения лимфоузлов на шее
Каждая инфекция бактериального происхождения, передающаяся воздушно-капельным путем, ведет к поражению верхних дыхательных путей и вызывает воспаление лимфоузлов. Воспаление лимфатических узлов – это хоть и временное явление, но способное причинить пациенту ряд неприятных ощущений. Размеры воспаленных лимфоузлов могут варьироваться от маленьких и едва заметных (как горошина) до внушительных, которые хорошо видны невооруженным взглядом (как куриное яйцо).
Воспаление лимфатических узлов – это хоть и временное явление, но способное причинить пациенту ряд неприятных ощущений. Размеры воспаленных лимфоузлов могут варьироваться от маленьких и едва заметных (как горошина) до внушительных, которые хорошо видны невооруженным взглядом (как куриное яйцо).
Пальпация или малейшее прикосновение к очагу воспалительного процесса вызывает болезненные ощущения. Однако боли может и не наблюдаться тогда, когда лимфоузлы увеличены до незначительных размеров. Следует знать, что уровень чувствительности к боли в лимфоузлах при пальпации напрямую зависит от степени инфекционного процесса в них.
Запущенное воспаление лимфоузлов на шее способно нести серьезную угрозу здоровья пациента. Так, к примеру, затвердевание лимфоузлов приводит к появлению недоброкачественных новообразований. Уровень угрозы, которую несут воспаленные лимфоузлы, можно установить собственноручно в домашних условиях.
Если болезнь сопровождается высоким жаром, мигренями и систематическими покалывающими болями в зоне шейных лимфатических узлов, то первоочередная задача каждого пациента – обращение за врачебной консультацией. Другой немаловажный симптом несущих угрозу лимфоузлов – это дискомфорт в гортани при проглатывании пищи.
Другой немаловажный симптом несущих угрозу лимфоузлов – это дискомфорт в гортани при проглатывании пищи.
Медиками установлено шесть основных групп причин, по которым можно установить, почему лимфоузлы на шее воспаляются. К ним можно отнести такие патологии и отклонения:
- локальное инфицирование;
- инфицирование организма (распространенное, генерализированное), ведущее к тотальному его поражению;
- патологии соединительной ткани;
- заболевания онкологического характера;
- усиленная восприимчивость организма;
- гранулематоз.
Локальное инфицирование
Локальное инфицирование зачастую делится на два типа: бактериального и вирусного происхождения. Однако оно может вызываться и группами других патогенных микроорганизмов. Местное инфицирование бактериального характера провоцируют стафилоккок и стрептококк. Как правило, они вызывают однократное расширение лимфатических узлов.
К более тяжелым формам бактериального инфицирования относятся такие заболевания как чума или дифтерия. К длительным местным инфекциям относят и туберкулез.
К длительным местным инфекциям относят и туберкулез.
К местным инфекциям вирусного происхождения, ведущих к воспалительным процессам в лимфоузлах, относятся краснуха и бартонелла – так называемое заболевание кошачьих царапин. Последнее, в свою очередь, занимает первое место среди самых распространенных причин, ведущих к воспалениям в лимфоузлах.
Бактерии и вирусы – не единственная причина, способствующая началу воспалительного процесса. Он может быть вызван и такими простейшими микроорганизмами как грибы или спирохеты.
Проведение вакцинации у детей также может быть толчком к воспалению и болевым симптомом в шейных лимфоузлах. К примеру, вакцинация АКДС. Но этот процесс имеет временный характер и в скором времени затухает.
Инфицирование организма, ведущее к тотальному поражению
Возбудителями генерализированных (общих) инфекций также являются бактерии, вирусы и прочая патогенная микрофлора. Общие инфекции бактериальной природы, ведущие к воспалению лимфатических узлов, это – тиф, туберкулез и даже некоторые заболевания кожных покровов. Увеличение лимфоузлов, вызванное вирусами может сопровождаться такими заболеваниями как краснуха, ветрянка, инфекционный мононуклеоз и цитомегаловирус.
Увеличение лимфоузлов, вызванное вирусами может сопровождаться такими заболеваниями как краснуха, ветрянка, инфекционный мононуклеоз и цитомегаловирус.
Согласно некоторым научным источникам, синдром иммунодефицита человека (СПИД) также может запускать воспалительный механизм в лимфатических узлах.
К иным возбудителям генерализирующих инфекций, вызывающих воспаление и болезненность лимфоузлов, относятся спирохеты и прочие одноклеточные микроорганизмы.
Процесс инфекционного поражения затрагивает весь организм человека, сопровождается вначале воспалением лишь одного из лимфатических узлов. Однако со временем воспаление затрагивает сразу несколько лимфатических узлов, что дает все основания утверждать о генерализированном воспалительном процессе.
Усиленная восприимчивость организма
Усиление состояния чувствительности сопровождает тех пациентов, у которых диагностируется острая реакция на вещества определенных групп. Таким образом, шейный лимфаденит служит своеобразным сигналом организма на прием определенных фармацевтических веществ и прочих сред.
Одним из ярких примеров повышенной чувствительности к препаратам является лошадиная сыворотка, которая служит основой для изготовления антисыворотки и может приводить к возникновению воспалений лимфатических узлов у пациентов со сверхчувствительностью.
Увеличение объема лимфатических узлов также может быть спровоцировано наличием в организме онкологических заболеваний. К таковым можно отнести: лимфому, лейкемию и лимфогранулематоз.
Распространенные заболевания соединительных тканей, каковые могут быть предпосылкой появления воспаления лимфоузлов – это системная красная волчанка или артрит.
Гранулематоз – тяжелое заболевание, сопровождающееся некротическим поражением сосудов в верхних дыхательных путях, слизистой оболочки полости носа и даже почек.
Диагностика заболевания
Что делать в первую очередь, если воспалился лимфоузел на шее? Если лично у вас или у ваших близких болят лимфоузлы на шее или наблюдается их увеличение, необходимо обратиться за помощью к следующим специалистам:
- врач – онколог;
- специалист по инфекционным заболеваниям;
- хирург;
- гематолог.

Данное заболевание в большинстве своих случаев наблюдается у детей, чей иммунитет еще не полностью сформирован и подвергается частому нападению инфекций. Воспаление лимфоузлов может быть спровоцировано банальными переохлаждениями организма или нахождением на сквозняке.
В таких случаях запускается стремительный воспалительный процесс, симптоматика проявляется бурно, а уже на первые-вторые сутки подключается общая интоксикация. Дети грудного возраста, страдающие от шейного лимфаденита, рискуют дополнительно получить такую патологию, как кривошея. Это вызвано попытками ребенка уберечь сторону с болевыми ощущениями от лишних напряжений.
Лечение шейного лимфаденита традиционными методами
Как лечить лимфоузлы на шее известно немногим. Прежде всего, лечебная терапия самих лимфатических узлов назначается при диагностировании болезней соединительных тканей. Лечение начальных стадий заболевания проходит в условиях местных амбулаторий.
В первую очередь пациент с шейным лимфаденитом получает направление на общее обследование организма с целью получения картины состояния больного и выявления причин возникновения болезни. Зачастую, клинический анализ крови отражает возрастание скорости оседания эритроцитов, что говорит об имеющемся в организме воспалительном процессе.
Зачастую, клинический анализ крови отражает возрастание скорости оседания эритроцитов, что говорит об имеющемся в организме воспалительном процессе.
Некоторые особо тяжелые случаи проявления заболевания требуют взятия биопсии, по результатам которой точно определяется возбудитель. Параллельно с этим проводится комплекс действий по снятию тяжелых симптомов, на которые жалуется пациент.
Популярным лечебным мероприятием считается воздействие на воспаленные участки ультравысокочастотным электромагнитным током (так называемая УВЧ – терапия). В основу этого метода положены физиотерапевтические свойства электромагнитных полей сверхвысокой частоты, оказывающих положительное воздействие на человеческий организм.
Прием любых лекарственных препаратов, действие которых направлено на борьбу с воспалительным процессом, проводится исключительно по рекомендациям специалистов, чтобы исключить негативные эффекты от их приема и всевозможные противопоказания.
Употребление антибиотиков при шейном лимфадените возможно только тогда, когда причиной его возникновения стало бактериальное инфицирование организма или когда речь идет о переход заболевания в осложненную (гнойную) форму.
В качестве сопутствующей основному лечению терапии может быть соблюдение постельного режима, большое количество теплого питья и употребление витаминов.
Гнойная форма шейного лимфаденита нуждается в оперативном хирургическом вмешательстве, целью которого является прочищение узлов от накопившегося гнойного содержимого.
Если у пациента наблюдаются незначительные изменения размеров лимфатических узлов, не сопровождающихся болевыми ощущениями, то такое состояние можно не считать опасным для здоровья.
Немедленного обращения к специалистам и их консультации требуют только те случаи, которые сопровождаются болезненностью, ухудшением общего состояния организма и увеличением температуры тела.
Найти точную причину воспалительных процессов в лимфоузлах можно только лишь с помощью комплексных результатов медицинского обследования.
Эффективность народных методов в лечении шейного лимфаденита
Народные приемы лечения могут быть не только вспомогательными механизмами, дополняющим действие лекарственных препаратов и ведущим к скорейшему выздоровлению, но и нести потенциальный вред.
Систематический прием отваров и настоек лекарственных трав не обеспечит полного исцеления, однако поспособствует улучшению общего состояния. Среди множества известных народных методов борьбы с шейным лимфаденитом хорошо зарекомендовали себя следующие приемы:
- Прием настойки эхинацеи. Этот эффективный антисептик природного происхождения считается лидером в борьбе с воспалением шейных лимфоузлов. Схема приема следующая: на 10 капель настойки эхинацеи необходимо 50 мл воды. Принимается 4 раза в день.
- Прикладывание зеленого жадеита. С давних времен этому камню приписывались лечебные свойства, направленные на очищение организма. Размер камня должен примерно соответствовать размеру воспаленного лимфатического узла. К участкам с воспалением камень прикладывается по 10 минут несколько раз в течение дня.
- Сушеный канадский желтокорень в виде порошка. Применяется в пропорциях 1 чайная ложка порошка на 1 стакан воды. Ежедневно необходимо принимать по 1 стакану раствора, дополнительно включая в свой рацион питания кисломолочные продукты для предотвращения расстройства желудка.

- Отвары мяты, ромашки и календулы. Применяются для полоскания полости рта 3-4 раза в день.
- Свежевыжатый сок алоэ. Рекомендуется употреблять по 1 столовой ложки в день.
- Эфирные масла. Растирание с эфирными маслами дает возможность снизить ощущения дискомфорта и ускоряет процесс выздоровления. 1 часть эфирного масла лаванды, эвкалипта и чайного дерева разводится в 20 частях оливкового или миндального масел. Легкими массажными движениями прорабатывается участок вдоль шеи по направлению сверху вниз. Давление пальцев не должно сопровождать массаж болезненными ощущениями.
Важно понимать, что каждый из этих вспомогательных методов излечения должен получить одобрение от вашего лечащего врача. Все домашние методы лечения согласовываются со специалистом и применяются в комплексе с основным медикаментозным лечением. Полагаться на скорейшее выздоровление только лишь с помощью народной панацеи категорически нельзя.
Вышеперечисленные народные советы скорее направлены на улучшение иммунитета организма и только частично могут помочь избавиться от шейного лимфаденита или предупредить последующее заболевание им.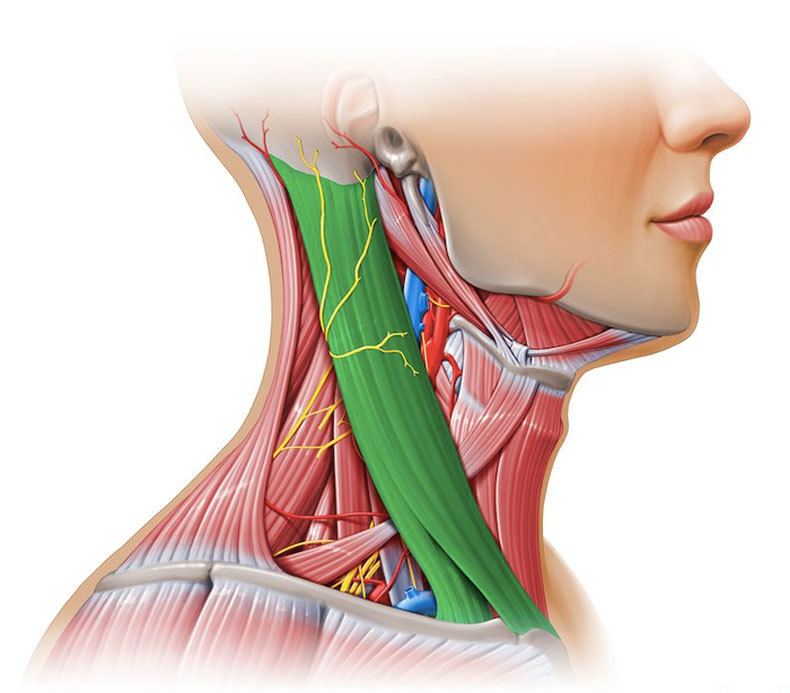
Лечение воспаленных шейных лимфоузлов категорически не должно осуществляться только в условиях дома. Размещение лимфоузлов на шее находится в предельной близости к мозгу. Это означает, что запущенные формы недуга могут перерасти в менингит. Кроме того, шейный лимфаденит может спровоцировать попадание инфекции в кровь, возникновения ее заражения (сепсиса) и перенос по целому организму, что несет для жизни пациента смертельную опасность.
Что делать нельзя
Если вас периодически беспокоят боли лимфоузлов, категорически не стоит придерживаться следующих советов:
- прикладывание грелок и всевозможных согревающих компрессов;
- растирание воспаленных очагов;
- нанесение йодных сеток.
Данные действия запрещаются к использованию по причине того, что способствуют ускорению распространению инфекции по кровеносным сосудам и капиллярам, вызывая тем самым ухудшение состояния организма. В особо тяжких случаях подобное самолечение сможет послужить причиной летального исхода.
В завершении хочется отметить, что воспаление лимфатических узлов – это свидетельство их усиленной работы по защите иммунитета. Появление первых признаков этого заболевания не рекомендуется игнорировать, однако особая тревога должна появляться только тогда, когда очаг поражения расширяется, появляются покалывающие боли и дискомфорт.
Во избежание распространения патологии рекомендуется обращение к профильному специалисту. Какова бы не была причина воспаления шейных лимфоузлов, заниматься ее устранением и лечением болезни должен исключительно специалист.
Воспаляются лимфоузлы на шее? По?
Если у вас на шее образовались «шарики» размером с вишню или горошину, то это и есть воспаленный лимфоузел. Этот процесс также сопровождается болью при прикосновении, а иногда и без него. Раздутые лимфоузлы на шее с двух сторон могут болеть даже тогда, когда вы просто поворачиваете голову в сторону или жуете пищу. Воспаленные лимфатические узлы на шее также могут сопровождаться такими симптомами, если они стали причиной простуды или гриппа:
Воспаленные лимфатические узлы на шее также могут сопровождаться такими симптомами, если они стали причиной простуды или гриппа:
- кашель;
- лихорадка;
- озноб;
- насморк;
- чрезмерное потоотделение.
Когда стоит незамедлительно идти к врачу?
Emily frost / Shutterstock.com
- Очевидной причины появления лимфоузлов нет, например, вы точно понимаете, что не простужены.
- Они не исчезают 2 недели и больше.
- Они все растут и растут.
- Вас сильно лихорадит.
Monkey Business Images / Shutterstock.com
Но главная рекомендация — не медлить с врачом. Не стоит заниматься самолечением, никаких народных средств. При простуде — «сухое» тепло — теплый шарф. Прогревать не нужно. Если лимфоузлы возникли из-за рака, то они могут не проходить до той поры, пока он не будет вылечен. И помните, что если игнорировать воспаленные лимфатические узлы, то могут быть осложнения: формирование абсцесса (скопление гноя) или инфекция кровотока. Обязательно выслушайте рекомендации своего врача и следуйте им. Будьте здоровы!
Обязательно выслушайте рекомендации своего врача и следуйте им. Будьте здоровы!
ЧИТАЙТЕ ТАКЖЕ: Постоянная сухость глаз — распространённый синдром. Почему ваши глаза сохнут и что с этим делать?
Данная статья носит исключительно информационный характер. Не занимайтесь самолечением и в любом случае проконсультируйтесь с квалифицированным медицинским специалистом перед применением на практике любой информации, представленной в статье. Редакция не гарантирует какие-либо результаты и не несет никакой ответственности за вред, который может быть нанесен вследствие использования информации, изложенной в статье.
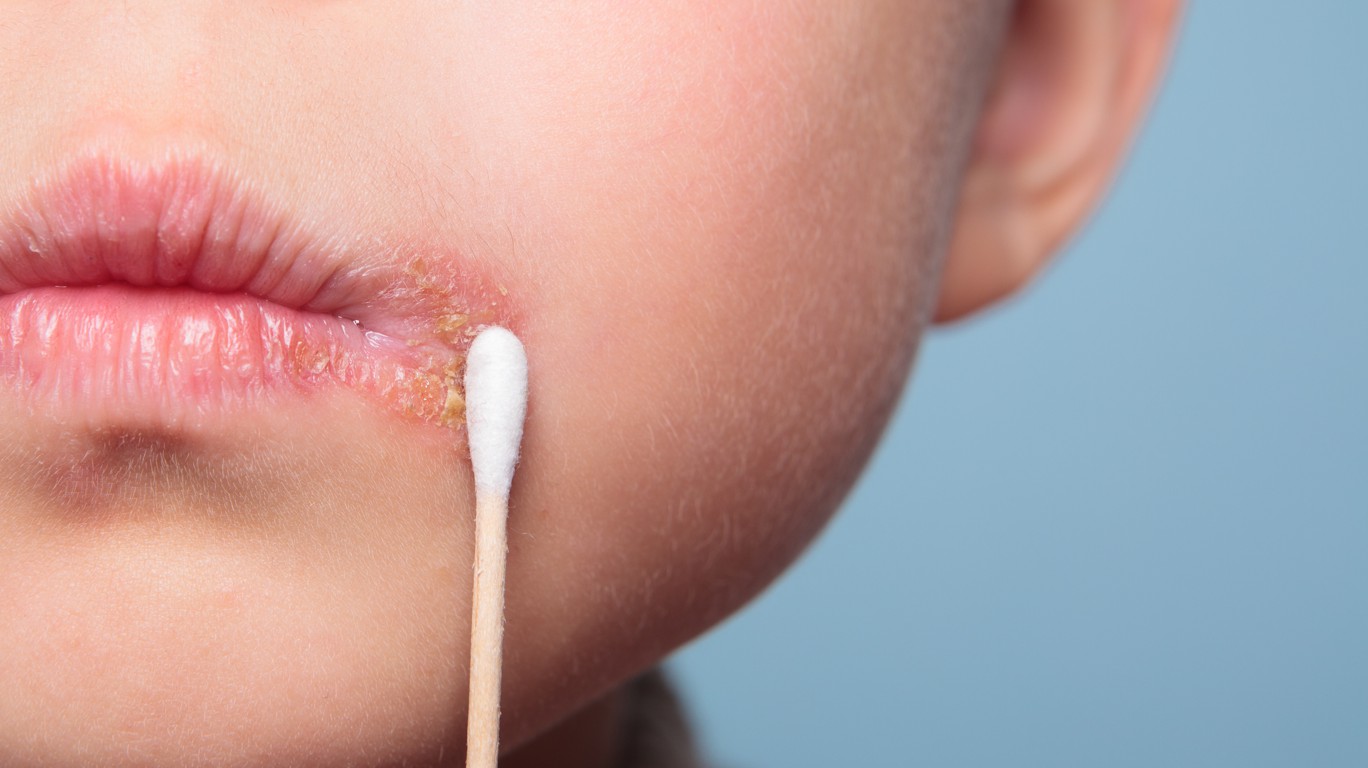
от чего появляется и как проявляется заболевание во рту
Содержание:
- Что это такое
- Формы проявления
- Стоматит у ребенка
- Где бывает стоматит
- Способы лечения стоматита
- Как избежать болезни
Как часто вы осматриваете ротовую полость, чтобы проверить, насколько она здорова? Регулярно ли вы полощете рот после приема пищи? Большинство людей почему-то не имеют привычки следить за своими зубами, видимо думая, что там и так все в порядке. На самом деле здесь находится множество различных бактерий, и не всегда полезных. Если не следить за гигиеной, в любой момент могут появиться симптомы стоматита. Вместе со специалистами клиники Дентика разберемся с проблемой подробнее.
На самом деле здесь находится множество различных бактерий, и не всегда полезных. Если не следить за гигиеной, в любой момент могут появиться симптомы стоматита. Вместе со специалистами клиники Дентика разберемся с проблемой подробнее.
Что это такое
Так в медицине называют результат воспалительных процессов в слизистой оболочке рта. Она с помощью специальных ферментов, содержащихся в слюне, защищает весь пищеварительный тракт, обрабатывая еду так, чтобы она не приносила вреда здоровью. Воспаление появляется как на видном месте, например, на губе или щеке, так и глубоко в глотке, где его не всегда и не сразу получается обнаружить. Разные люди подвергаются ему с различной периодичностью: одни – раз в несколько лет, другие – ежегодно, третьи ежемесячно. Это зависит от силы иммунитета и внутренних особенностей организма.
Насколько заразна эта болезнь
Судить о степени ее заразности можно только в том случае, если известны причины появления, а их довольно много. Определить, из-за чего вы заболели, сможет только врач при помощи необходимого оборудования и анализов. Поэтому не затягивайте с походом в больницу – вдруг вы заразите своих близких? Если причинами заболевания являются аллергические реакции, механическое повреждение (укус, порез) или интоксикация, то бояться заражения не стоит. Оно передается только в результате проникновения инфекции, которая и вызывает воспалительные процессы на слизистой оболочке.
Определить, из-за чего вы заболели, сможет только врач при помощи необходимого оборудования и анализов. Поэтому не затягивайте с походом в больницу – вдруг вы заразите своих близких? Если причинами заболевания являются аллергические реакции, механическое повреждение (укус, порез) или интоксикация, то бояться заражения не стоит. Оно передается только в результате проникновения инфекции, которая и вызывает воспалительные процессы на слизистой оболочке.
Дети более подвержены его появлению, поэтому он развивается даже в результате ветряной оспы (ветрянки), аденовируса, гриппа или парагриппа. А передается легко с помощью общих игрушек (особенно если малыши берут их в рот), посуды, столовых приборов, гигиенических предметов, полотенец и других. Те, у кого иммунная система ослаблена, тоже рискуют заболеть, особенно если принимают антибиотические препараты.
Как проявляется стоматит: первые признаки и лечение
Его всегда можно определить визуально:
- вначале возникает небольшой отек, сопровождающийся покраснением;
- затем пораженное место может распухнуть, а заболевший чувствует жжение;
- спустя время образуется белое пятнышко.

Некоторые, увидев это, сразу понимают, что за болезнь их настигла, и спешат в аптеку за мазями и таблетками. Но это не всегда помогает, так как быстрота выздоровления зависит от того, насколько верно подобран препарат. Обычному человеку без медицинского образования сложно правильно определить природу болезни, а следовательно – подобрать медикаменты.
Не ленитесь и запишитесь на прием к стоматологу, так вы избавите себя от возможных осложнений и справитесь с проблемой быстрее.
Чем вызвано проявление стоматита
Специалистами выделено несколько факторов, приводящих к появлению этой патологии:
- Твердая пища, рыбьи кости, осколки зуба – все это повреждает слизистую. Если у человека сильный иммунитет, то ранки заживают быстро и без последствий. Но те, у кого он ослаблен, получают осложнения в виде язвы.
- Некоторые зубные пасты и ополаскиватели с содержанием лаурилсульфата натрия обезвоживают ротовую полость, из-за чего она становится менее устойчива к проникновению вредных бактерий.

- Высокоуглеводные продукты повышают кислотность слюны, из-за чего возрастает риск возникновения заболевания. Чтобы его избежать, надо, чтобы в организме были витамины группы B, C, A, железо, цинк и селен. Если вы не будете правильно питаться, и эти вещества окажутся в дефиците, тогда вероятность заболеть будет выше.
- Некоторые люди подвержены аллергическим реакциям, вызванным какими-либо пищевыми продуктами, химическими веществами, пыльцой цветов, деревьев и другими факторами. Аллергия, в свою очередь, может проявиться в виде стоматита.
- У женского пола, как правило, чаще случаются гормональные сбои, причинами которых становятся половое созревание, смена фаз менструального цикла, беременность или роды. Все это приводит к воспалению во рту.
- Есть люди, у которых эта патология объясняется генетической предрасположенностью. Если у родителей, бабушек или дедушек возникали язвы в ротовой полости, то есть вероятность ее возникновения у детей.

- Из-за вредных привычек различные токсины от спирта и никотина отравляют ткани и нарушают микрофлору.
- В теле человека живет множество микробов и вирусов, которые пребывают в состоянии покоя. Если их не провоцируют другие факторы, то они долгое время не причиняют вреда, в противном же случае их воздействие приводит к воспалительным процессам. Особенно часто это проявляется после иных перенесенных заболеваний, когда иммунная система не успевает восстанавливаться.
- Давно доказано, что даже ухудшение эмоционального состояния способно вызывать болезни, в том числе и проблемы со слизистой рта.
Симптомы
Проявление стоматита обычно связано с болезненными ощущениями и неприятными образованиями на коже:
- Вначале появляется небольшой красный участок, сопровождаемый отеком и распуханием. В основном пациент чувствует жжение.
- Когда воспаления провоцируются попаданием бактерий, на месте покраснения образуется круглое или овальное белое пятно с тонкой пленкой на поверхности.

- Может наблюдаться обильное слюноотделение, десенная кровоточивость и запах изо рта.
- В особо сложных ситуациях язык и губы теряют двигательную активность, так как сильная боль не дает им шевелиться.
Период болезни обычно длится от недели до двух, иногда проходит всего за 4 дня. Продолжительность зависит от того, из-за чего она возникла и насколько у пациента стойкий иммунитет.
Формы проявления
Есть множество факторов, провоцирующих воспалительные процессы, их различие и лежит в основе создания специальной классификации.
Афтозный
Афтами называют маленькие язвочки размером до 5 миллиметров. На них обычно бывает белый или сероватый налет в форме небольшого пузырька, который затем сдувается и образует единый эрозионный участок. Эти афты вырастают в результате запущенных вирусных, бактериальных или хронических заболеваний какого-либо внутреннего органа.
Такой тип имеет несколько форм:
- фибринозная, возникающая, когда кровь начинает плохо циркулировать;
- некротическая (редкая), при которой отмирают ткани;
- гранулярная, поражающая слюнные железы;
- деформирующая мягкую небную часть;
- рубцующаяся, повреждающая ацинус и соединительную ткань.

Герпесный
У детей часто появляется вирус герпеса I типа, активно развивающийся в эпителии и лимфоузлах и затем поражающий кожные покровы. При нем может повышаться температура, которая и убивает вирусные клетки. Но иммунная система при этом слабеет, а на ее восстановление уходит не менее одной-двух недель.
Горловой
С ним сталкиваются только 20 процентов пациентов. Обычно образуются желтовато-серые язвы на корне языка, горловых тканях и небе. Отекание связок при такой форме очень опасно, так как это затрудняет дыхание и прием пищи. Возможно появление боли в гортани, кашель и насморк.
Язвенный
Когда не принимаются лечебные меры при проблемах с желудочно-кишечным трактом и отравлениях, появляются язвенные образования во рту. Тогда слизистая повреждается до весьма глубоких слоев, а во время жевания или говорения чувствуется сильная боль и першение.
Острый
Такую форму излечить труднее, так как при ней повышается температура, что требует приема жаропонижающего средства, а также увеличиваются лимфоузлы.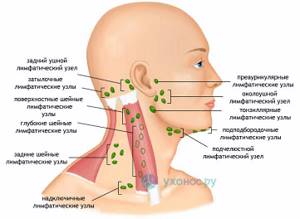 В случае когда болезнь возникает снова (рецидивируется), она перерастает в перманентную форму, а организму становится проще с ней справляться.
В случае когда болезнь возникает снова (рецидивируется), она перерастает в перманентную форму, а организму становится проще с ней справляться.
Хронический
Многих интересует вопрос, почему часто появляется стоматит во рту. При ослабленном иммунитете он даже после полного выздоровления легко возвращается снова. И чаще – поздней осенью, зимой и ранней весной, когда организм страдает от нехватки витаминов. Обычно он дополняет простудно-вирусные заболевания: ОРВИ, грипп, ангину и другие.
Но может встречаться и вместе с патологиями эндокринных желез или желудочно-кишечного тракта.
Катаральный
При этом виде, язвы не образуются, наблюдаются лишь легкие покраснения и отеки. Болевой синдром не такой явный, как при иных формах, а температура у взрослого человека остается на нормальном уровне. Дети же первые два дня страдают лихорадкой, но она проходит, если начинается своевременное лечение.
Аллергический
Некоторые люди имеют повышенную чувствительность к различным внешним факторам: определенным видам пищи, медицинским препаратам, пыли, шерстяным волокнам, косметическим средствам и другим. Тогда в полости рта возникает сухость, вкусовые рецепторы снижают чувствительность, и слизистая воспаляется.
Тогда в полости рта возникает сухость, вкусовые рецепторы снижают чувствительность, и слизистая воспаляется.
Стоматит у ребенка
Дети, как правило, менее устойчивы к бактериальным и другим заболеваниям, так как их тело еще плохо сопротивляется внешним воздействиям.
Вирусный
Вирусов, приводящих к этой болезни, существует множество. От того, какой из них попал в детский организм, зависит, насколько тяжело он ее перенесет и как быстро выздоровеет. Ребенок может чувствовать боль в горле, которая усиливается при глотании или жевании. Температура тела поднимается до 37-39 градусов.
Такая форма сопровождается увеличением лимфатических узлов, кашлем и насморком, поэтому ее часто путают с обычной простудой, не обращая внимания на язвы во рту.
Кандидозный
Маленькие дети любят брать различные предметы в рот, таким способом они познают мир. Поэтому риск попадания вредных бактерий у них выше, особенно если не следить за чистотой рук. Иногда родители забывают вымыть фрукты, купленные в магазине, и детскому иммунитету потом сложно справиться с микробами.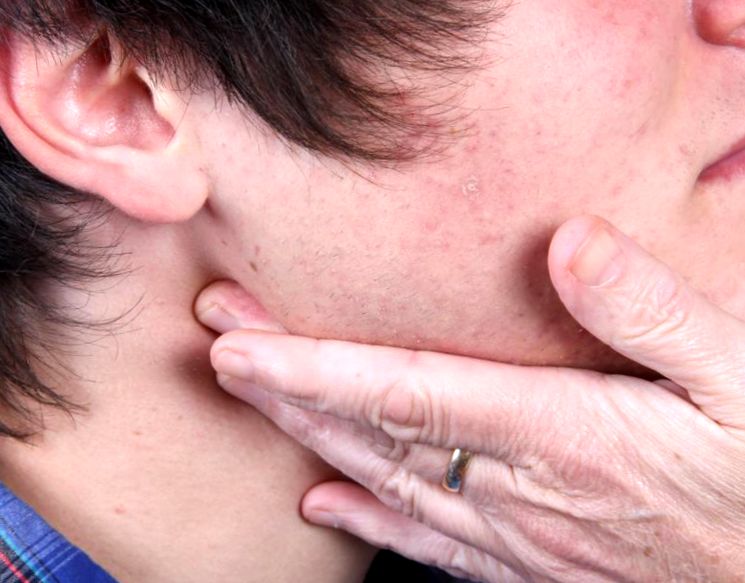 Это приводит к воспалительным процессам на слизистой оболочке: появляются язвочки и области с белым налетом, имеющие творожистую текстуру. При механическом повреждении они начинают кровоточить.
Это приводит к воспалительным процессам на слизистой оболочке: появляются язвочки и области с белым налетом, имеющие творожистую текстуру. При механическом повреждении они начинают кровоточить.
Где бывает стоматит
Найти признаки заболевания сразу не так просто, так как воспаления могут появиться абсолютно в любой области.
На губе
Здесь кожа очень тонка и чувствительна, особенно на нижней части. Есть несколько причин возникновения язвенных образований:
- вирус герпеса;
- ожоги;
- сильное обветривание и сухость;
- последствия ветрянки кори или скарлатины;
- период беременности.
На десне
Чаще всего этим страдают новорожденные, дошкольники и взрослые люди. В этом месте пораженный участок виден только на ранней стадии, позже он распространяется по всей внутренней поверхности щеки и губы. При этом в уголки рта покрываются мелкими трещинками.
На небе
Маленькие дети чаще встречаются с этим, так как они не способны самостоятельно следить за своей гигиеной. Берут с пола чужие игрушки, камни и ветки с земли и затем грызут, пробуют на вкус. Все это приводит к образованию белого налета, особенно если организм неустойчив к бактериям.
Берут с пола чужие игрушки, камни и ветки с земли и затем грызут, пробуют на вкус. Все это приводит к образованию белого налета, особенно если организм неустойчив к бактериям.
На языке
В этой области заболевание возникает не только из-за недостатка гигиенических процедур, но и вследствие нарушения сна. Если человек, особенно маленький ребенок, мало отдыхает и испытывает большой стресс, его здоровье ухудшается.
Способы лечения стоматита
Существует множество вариантов, чтобы справиться с этой болезнью. Но в любом случае обойтись без консультации врача никак нельзя, только он сможет верно определить возбудитель и правильно назначить необходимые препараты.
Домашние процедуры
Часто люди не отправляются на прием к стоматологу, а попробуют снять воспаление самостоятельно с помощью полосканий разными средствами, поддержанием гигиены и прочего. Иногда это помогает, но хороший результат не может быть гарантирован – не всегда получается подобрать медикаменты.
Поэтому не пренебрегайте обследованием у специалиста, даже если у вас однажды получится убрать язвы, они вернутся снова.
Народные средства
Есть некоторые универсальные природные антисептики с противовоспалительным эффектом: цветки ромашки, цикория, мед, лопух, плоды картофеля, тысячелистник, зубчики чеснока и другие. Но они эффективны только когда воспалительные процессы связаны со снижением иммунитета или недостатком витаминов. При наличии иных возбудителей вряд ли получится избавиться от проблемы таким способом, вначале пройдите стоматологический осмотр.
Лечение у врача
Это самый адекватный метод, так как он гарантирует правильную постановку диагноза. Доктор подберет именно те лекарства, что будут бороться не только с симптомами, но и устранят предпосылки для их возвращения.
Как избежать болезни
Есть некоторые профилактические меры, которые сохранят здоровье не только полости рта, но и всего организма:
- регулярное мытье рук, особенно перед приемом пищи;
- ежегодное посещение стоматолога;
- сбалансированное питание и отказ от вредных высокоуглеводных продуктов;
- подбор подходящих средств для ухода за зубами.

В этой статье мы показали, от чего появляется стоматит во рту, причины при заболевании, симптомы и лечение. Только от вас зависит, столкнетесь вы с ним или нет, ответственный подход избавит вас от проблем со здоровьем.
ДИАГНОСТИКА ЗАБОЛЕВАНИЙ КРОВИ
Александр Пивник, доктор медицинских наук, профессор
Лимфогранулематоз, или болезнь Ходжкина, чаще всего встречается у молодых людей – от пятнадцати до тридцати лет. В этом возрасте люди обычно не готовы к упорному лечению. Им кажется, что их трудности – временные, любое улучшение они принимают за выздоровление и легко бросают лечиться. Желая предостеречь своих нынешних и потенциальных пациентов от такого опрометчивого шага, я решил построить статью в виде беседы. За годы работы в Гематологическом научном центре РАМН я успел побеседовать со многими больными лимфогранулематозом и хорошо представляю себе, что их обычно интересует.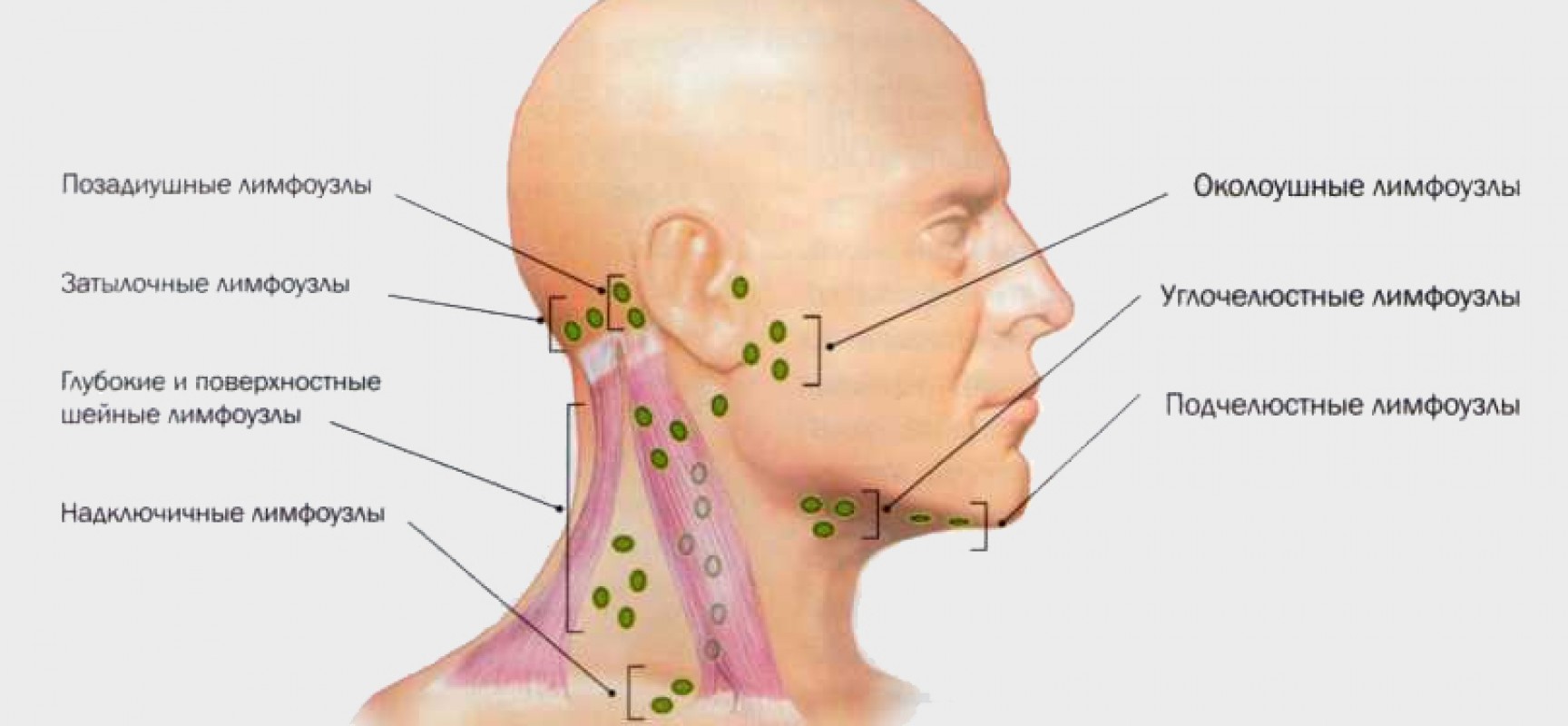 В этой статье я постараюсь ответить на те вопросы, которые наиболее часто задают врачу, лечащему лимфогранулематоз.
В этой статье я постараюсь ответить на те вопросы, которые наиболее часто задают врачу, лечащему лимфогранулематоз.
Прежде всего хочу сказать: онкологи и гематологи научились излечивать эту болезнь. Произошло это сравнительно недавно. Поэтому тем, кто хочет почитать литературу на эту тему, советую выбирать статьи, написанные после 1995 года. Все, что было издано о лимфогранулематозе раньше, читать не стоит, потому что за последние несколько лет медицина шагнула далеко вперед.
Много лет назад один из моих пациентов (тогда он еще не подозревал, что болен) читал «Раковый корпус» Солженицына. У главного героя этого романа были увеличены лимфоузлы, и молодой человек непроизвольно пощупал свою шею. К своему удивлению, он нашел на ней увеличенный лимфоузел. Это привело его к нам. А спустя какое-то время его жена, встретив на улице знакомого, ахнула: «Да у тебя такая же болезнь, как у моего мужа! Увеличен лимфоузел на шее. У тебя часто бывает температура, слабость? Иди к доктору». И привела его ко мне.
И привела его ко мне.
Итак, первый вопрос пациента. Его обычно не задают, потому что еще не догадываются о своей болезни. Я бы сформулировал его так:
– На что обращать внимание, чтобы обнаружить у себя лимфогранулематоз и не запустить заболевание?
– Опасение должны вызывать: увеличенный лимфатический узел, шишечка под мышкой, на шее или в паху; потеря веса и частые повышения температуры до 38° и более; обильное потоотделение по ночам; появление кожного зуда; общая слабость. Лимфоузел может временно уменьшиться, потом снова увеличиться, некоторое время не изменяться в размерах, а потом вдруг снова пойти в рост. Он не болит. И именно поэтому молодой человек не спешит к врачу Есть надежда, что все пройдет, узел рассосется. Кто-то антибиотики принимает, кто-то тепло прикладывает, винный компресс делает. Но узлы не рассасываются, температура держится, кожа зудит, слабость не проходит. Такое состояние многие терпят в течение нескольких месяцев, а то и года. Когда же описанные симптомы приводят молодого человека к нам, это часто оказывается именно лимфогранулематоз.
Когда же описанные симптомы приводят молодого человека к нам, это часто оказывается именно лимфогранулематоз.
– Что это за болезнь? – такой вопрос задают все пациенты.
– Это опухоль лимфатической ткани – лимфоузлов, селезенки. Если опухоль развивалась долго, в течение нескольких лет, то в процесс вовлекаются и окружающие ткани. Описал эту болезнь полтора столетия тому назад англичанин Томас Ходжкин, и с тех пор она носит его имя. Медицина достигла в ее лечении больших успехов, и уровень московских онкологов и гематологов не уступает мировому. Специалисты, занимающиеся этой болезнью, постоянно обмениваются опытом, и никакие новейшие достижения не держатся в секрете.
– Каковы причины этой болезни?
– Скажу совершенно откровенно: этого еще не знает никто в мире. Важно, что врачи научились безошибочно ставить диагноз и успешно лечить лимфогранулематоз.
– Передается ли эта болезнь другим?
– Болезнь Ходжкина не переходит от одного человека к другому. Она не передается по наследству. У выздоровевших пациентов рождаются здоровые дети. Более того, даже у больных мам дети рождаются здоровыми. Наблюдения за такими детьми велись медиками в разных странах до двадцатилетнего возраста, и отклонений от нормы не было обнаружено. Болезнь Ходжкина не передается и при контакте, даже самом тесном, поскольку она не инфекционная.
Она не передается по наследству. У выздоровевших пациентов рождаются здоровые дети. Более того, даже у больных мам дети рождаются здоровыми. Наблюдения за такими детьми велись медиками в разных странах до двадцатилетнего возраста, и отклонений от нормы не было обнаружено. Болезнь Ходжкина не передается и при контакте, даже самом тесном, поскольку она не инфекционная.
– Как долго длится лечение?
– Примерно год. Шесть месяцев отводится на химиотерапию, затем после месячного перерыва пациент в течение четырех месяцев проходит лучевую терапию. После этого человек здоров, и никакой поддерживающей терапии ему не требуется.
Методы лечения, которые мы применяем, – химио- и лучевая терапия – страшат некоторых больных. Но так лечат лимфогранулематоз во всем мире, и восемь больных из десяти возвращаются к активной жизни. А два человека из десяти, скорее всего, страдают другой болезнью, которая на ранней стадии неотличима от болезни Ходжкина.
Вспоминаю своего пациента Сашу Малашенкова, мама которого, опасаясь химиотерапии, решила лечить его где угодно, но только не у нас. Мне пришлось обратиться к ней письменно. А заодно я отправил письма еще в десять квартир по соседству. В конце концов мама сдалась на уговоры соседей. С тех пор прошло уже десять лет. Теперь я вижу Сашу раз в год на контрольном обследовании, неизменно подтверждающем, что он здоров.
После излечения все наши пациенты приходят к нам раз в год, чтобы мы могли проверить не только эффект излечения от лимфогранулематоза, но и результат воздействия на организм химио- и лучевой терапии. Конечно, это лечение наносит вред, но организм в состоянии преодолеть и компенсировать его К сожалению, преодолеть и компенсировать саму болезнь без применения этих методов пока не удается.
Я видел множество молодых людей, заболевших лимфогранулематозом. Знаю, что многие предпринимали попытки найти другое лечение – посещали экстрасенсов, принимали витурит (препарат на основе ртути), акулий хрящ, прибегали к уринотерапии, пили «живую» и «мертвую» воду, делали уколы из молоки осетровых рыб. Каждый раз, поставив диагноз, я с волнением жду, какое решение примет больной, потому что от этого решения зависит его жизнь. Маша А., тридцатилетний психолог, лечилась от болезни Ходжкина «живой» и «мертвой» водой. Лимфоузлы у нее увеличились до такой степени, что голова и шея распухли до плеч, а локти она не могла прижать к туловищу. В онкологических больницах, куда она обращалась за помощью, лечить ее не взялись – решили, что поздно. Теперь, после года лечения у нас, она здорова.
Каждый раз, поставив диагноз, я с волнением жду, какое решение примет больной, потому что от этого решения зависит его жизнь. Маша А., тридцатилетний психолог, лечилась от болезни Ходжкина «живой» и «мертвой» водой. Лимфоузлы у нее увеличились до такой степени, что голова и шея распухли до плеч, а локти она не могла прижать к туловищу. В онкологических больницах, куда она обращалась за помощью, лечить ее не взялись – решили, что поздно. Теперь, после года лечения у нас, она здорова.
– Доктор, а я буду здоров? – такой вопрос я слышу особенно часто.
– Да. Если будете все делать вовремя, точно так, как рекомендует врач.
С самого начала и до конца лечения у вас будет свой лечащий врач Вам придется сделать целый ряд исследований. Некоторые из них весьма неприятны, особенно биопсия. Несколько раз у вас будут брать кровь – на гормоны, биохимию, обмен железа, антитела. Это важно потому, что нам необходимо иметь полную информацию о состоянии вашего здоровья и до, и во время, и после лечения.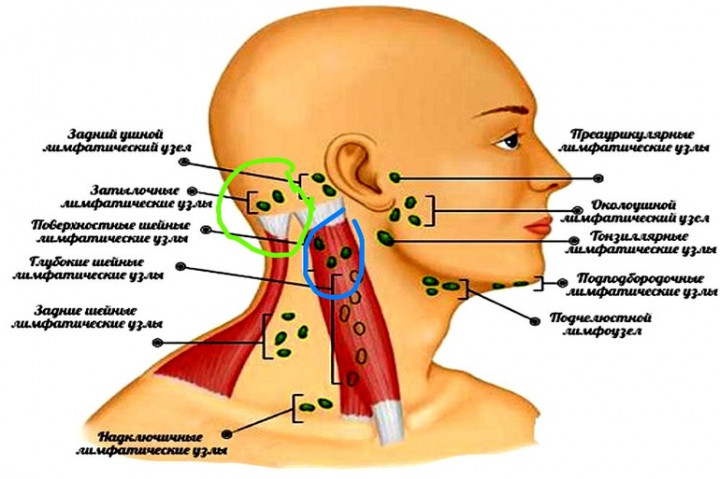
Девушкам и молодым женщинам под руководством эндокринолога придется принимать специальные препараты, чтобы прекратились месячные – их не должно быть в течение всего периода химиотерапии, то есть полгода. Во время лечения половая жизнь возможна и даже поощряется, но беременеть нельзя. Еще год потребуется на то, чтобы организм отдохнул после трудного лечения, и только после этого женщина может беременеть – у нее родится совершенно нормальный ребенок. Женщины, которые соблюдают этот порядок, не утрачивают способность к деторождению.
– А если пришла лечиться беременная женщина, что тогда?
– Это действительно сложная проблема, но и она разрешима. Если беременность больше 12 недель, она не прерывается. Мы лечим эту женщину по особой методике, и у нее рождается нормальный ребенок.
Мужчин чаще всего волнует другой вопрос.
– Доктор, я останусь полноценным мужчиной?
– Вы останетесь таким же сексуально активным, каким были до лечения. Но детей у вас долго не будет. Сперматогенез восстанавливается далеко не сразу после выздоровления. Поэтому каждому молодому мужчине, проходящему лечение, предлагается создать свой семенной фонд, который будет храниться у нас в центре в специальном банке при температуре минус 197°C в течение десятилетий. То есть, сдав сперму до начала лечения, вы обеспечиваете своей жене возможность забеременеть в любое время, когда у вас обоих появится такое желание. Из замороженной спермы путем искусственного оплодотворения появится на свет совершенно нормальный ребенок.
Но детей у вас долго не будет. Сперматогенез восстанавливается далеко не сразу после выздоровления. Поэтому каждому молодому мужчине, проходящему лечение, предлагается создать свой семенной фонд, который будет храниться у нас в центре в специальном банке при температуре минус 197°C в течение десятилетий. То есть, сдав сперму до начала лечения, вы обеспечиваете своей жене возможность забеременеть в любое время, когда у вас обоих появится такое желание. Из замороженной спермы путем искусственного оплодотворения появится на свет совершенно нормальный ребенок.
Быть может, сегодня вы не женаты и не думаете о будущей семье, о детях, но никому из нас не дано знать, что с нами будет через три, пять, десять лет.
За рубежом введены в практику специальные банки, принимающие на хранение сперму от любого мужчины. В нашей стране такой банк для мужчин, больных лимфогранулематозом, имеется только у нас.
– Скажите, а действительно из-за этого лечения я потеряю волосы?
– Да, волосы станут редеть. Придется постричься наголо и носить какое-то время шапочку, косынку или парик. Но через несколько месяцев после начала лечения волосы начнут снова отрастать. И тогда уже претензий к волосам у вас не будет.
Придется постричься наголо и носить какое-то время шапочку, косынку или парик. Но через несколько месяцев после начала лечения волосы начнут снова отрастать. И тогда уже претензий к волосам у вас не будет.
– Смогу ли я во время лечения работать, заниматься спортом?
– Большинство наших пациентов продолжают работать и учиться. А вот сочетать химиотерапию с интенсивными занятиями спортом невозможно. Зарядка, бег по утрам, плавание полезны, а спортивные тренировки на время лечения придется прекратить.
– Надо ли менять что-нибудь в питании?
– Нет. Только соль потребуется ограничить, когда в курс лечения войдет преднизолон. Кстати, когда вы будете принимать это лекарство, возникнет непреодолимое желание есть. Типичная картина: заходишь в палату в три часа ночи, а пациент сидит и уплетает курицу или торт. В этот период, чтобы не располнеть, лучше всего перейти на овощи и фрукты, исключив мучную и сладкую пищу.
– Можно ли при этой болезни загорать?
– Яркие солнечные лучи при лимфогранулематозе противопоказаны. На пляже посидеть можно, но под тентом, а после купания сразу уходить в тень. Работать на огороде обязательно в рубашке и шляпе.
– Доктор, мне придется много месяцев лежать в больнице?
– Все исследования и лечение осуществляются у нас амбулаторно. В отделении остаются только иногородние пациенты, которым негде жить, и те, кому из-за плохого самочувствия трудно ездить в наш центр. Остальные пациенты живут дома.
По вторникам в нашей клинике бывает общий обход. Поскольку амбулаторных больных у нас много, больше сотни, то каждый пациент приходит на осмотр лишь раз в месяц, в один из вторников. В этот день он предстает перед нашим врачебным собранием: лечащим врачом, его старшим наставником – кандидатом наук или ассистентом кафедры гематологии, заведующей отделением и мною – руководителем отделения гематологии и интенсивной терапии. Каждый больной, таким образом, находится у нас под контролем как минимум четырех человек, то есть целого коллектива профессионалов. Если все в порядке, никто не вмешивается в действия лечащего врача.
Каждый больной, таким образом, находится у нас под контролем как минимум четырех человек, то есть целого коллектива профессионалов. Если все в порядке, никто не вмешивается в действия лечащего врача.
Нередко мне задают такой вопрос:
– А могу я поехать лечиться за границу?
– Пожалуйста, вы вправе выбирать место лечения. Правда, за границей лечение проводится по той же методике, а стоит намного дороже (от 50 000 долларов).
Если вы решите лечиться за рубежом, обязательно посоветуйтесь с нами. Надо выбирать для лечения не страну, а конкретного врача. Все крупные практикующие гематологи мира знают друг друга – в редкой специальности так бывает.
Несколько раз мне приходилось выполнять такие просьбы своих пациентов, и они на собственном опыте убеждались, что во всем мире лимфогранулематоз лечат по одним и тем же программам. Однажды я возил пациента, прошедшего у нас курс лечения, в Кёльн. Его родители хотели убедиться в успехе лечения и услышать мнение независимого специалиста. Я показал мальчика профессору Волькеру Дилю и получил подтверждение того, что он здоров. Папа мальчика имел возможность поговорить с профессором, и это его совершенно успокоило.
Его родители хотели убедиться в успехе лечения и услышать мнение независимого специалиста. Я показал мальчика профессору Волькеру Дилю и получил подтверждение того, что он здоров. Папа мальчика имел возможность поговорить с профессором, и это его совершенно успокоило.
Самая большая беда для врача – преждевременное прекращение лечения. Бывает так: пациент чувствует себя хорошо, он уже уверен, что все прошло. Но через два-три года болезнь вернется, а вылечить ее будет намного сложнее. Мы всегда тяжело переживаем уход пациента. Директор нашего центра Андрей Иванович Воробьев, который занимается лимфогранулематозом всю жизнь, считает, что нет плохих пациентов, в их уходе виноваты врачи, которые не сумели доказать, убедить, завоевать доверие.
В этой статье я попытался доказать, что болезнь Ходжкина излечима, убедить, что мы умеем ее лечить, и завоевать доверие людей, у которых обнаружен лимфогранулематоз. Если мне это удалось, то люди, которым нужна наша помощь, придут к нам и скажут: «Я вручаю свою жизнь профессионалам и хочу быть уверенным в том, что стану здоровым». Такой договор мы готовы выполнить.
Такой договор мы готовы выполнить.
что делать и как лечить
Лимфоузлы – своеобразные природные фильтры, которые защищают организм от патогенной микрофлоры, проникающей из внешней среды. Обнаруживая потенциально опасные микроорганизмы и токсины в лимфе, орган концентрируют их внутри, что в результате и приводит к увеличению его размеров. Набухание и увеличение шейных лимфоузлов до состояния, когда их легко прощупать и тем более увидеть невооруженным глазом, в медицине получило название «лимфаденит». Воспаление узлов сопровождается болью в горле, но ОРВИ — далеко не единственная причина, вызывающая патологию. Среди прочих факторов числятся воспаление зубочелюстных органов, онкология и другие заболевания. Окончательно диагностировать причину развития лимфаденита способен только врач.
Симптомы шейного лимфаденита
- Боль в горле при глотании;
- уплотнение и увеличение лимфоузлов на шее от размера горошины до фасолины у детей и грецкого ореха у взрослых;
- болезненные ощущения при прикосновении к коже над узловыми образованиями и вокруг, покраснение кожного покрова;
- повышенная температура;
- слабость;
- головные боли;
- лихорадочное состояние.

Причины воспаления лимфоузлов
Внедрение инфекционного агента в лимфотоки происходит как извне, так и из очагов в организме. Причиной болезненности и увеличения лимфоузлов могут стать:
- инфекции вирусной, бактериальной, грибковой или паразитарной природы;
- воспаления в ротовой, носовой или ушной полости;
- поражение мягких тканей лица;
- аллергия,
- нарушение в работе щитовидки;
- заболевания верхних дыхательных путей;
- аутоиммунные заболевания;
- ВИЧ;
- онкология;
- «детские инфекции», вызывающие воспаление носоглотки – скарлатина, корь.
Как провести самостоятельный осмотр лимфоузлов
При подозрении на воспаление лимфоузлов осмотрите и ощупайте шею и область под челюстью в следующей последовательности:
- Перед зеркалом визуально оцените целостность кожного покрова, проверьте наличие повреждений мягких тканей или гнойников;
- Чтобы исключить миозит, двумя пальцами прощупайте ткани в области, где присутствуют болезненные ощущения: при лимфадените под кожей прощупывается «шарик», при миозите образования отсутствуют.

- Оцените узелковые образования по следующим критериям: болезненность при нажатии, подвижность узелка под кожей, температуру и цвет кожи над лимфоузлом.
- Если прощупывается сразу несколько узелков, которые слабо увеличены, легко «перекатываются» под подушечками пальцев и не болят при надавливании, речь идет о патологиях иммунитета. В таком случае рекомендуется обратиться за консультацией к инфекционисту.
- Неровный контур, бугристость, плохая подвижность и при этом безболезненность узла при пальпации может свидетельствовать об онкологии.
- Горячее болезненное образование говорит о возможных гнойных процессах в самом лимфоузле. Необходима консультация хирурга.
- Для воспалительных процессов в горле, полости рта и шее характерны усиление боли при нажиме и легкое перемещение шарика под пальцами. За консультацией следует обратиться к ЛОРу или терапевту.
- Осмотрите десны и слизистую полости рта. На них не должно быть налета, гнойников, стоматита. Зубы также не должны иметь признаков повреждений.
 Если обнаружены патологии, обратитесь к стоматологу.
Если обнаружены патологии, обратитесь к стоматологу.
Диагностика и лечение
Если лимфоузлы воспалились при простуде, лечить нужно именно последнюю. Как только симптомы ослабнут, узлы будут постепенно уменьшаться.
Простудные заболевания, при которых инфекция внедряется в лимфосистему, протекают в островыраженной форме и сопровождаются высокой температура. Невозможно дожидаться результата посева на чувствительность антибиотиков к бактериям, ничего не предпринимая. Пока ждут результаты анализов, применяют антибактериальные препараты широкого спектра действия.
После устранения простудного заболевания узлы на шее могут оставаться увеличенными еще 2-3 недели.
Если патолгия вызвана отитом, уши прогревают, а также закапывают препараты, прописанные врачом.
При симптоматике, указывающей на ангину, фарингит или ларингит, используются обычные методы лечения:
- полоскание горла антисептическими и противовоспалительными средствами – раствором «Фурацилина», «Хлоргексидином», «Мирамистином»;
- обработка гортани «Люголем» или масляным раствором «Хлорофиллипта»;
- использование таблеток для рассасывания;
- жаропонижающие используются симптоматически.

При вирусных инфекциях используются противовирусные средства.
Острые воспалительные процессы, вызванные внедрением бактериальной инфекции, невозможно вылечить без антибиотиков. Обычно используют препараты, которые одновременно купируют жизнедеятельность стрептококков, стафилококков – грамотрицательных и грамположительных, гемофильных и кишечных палочек, анаэробных бактерии. К ним относятся:
- антибиотики пенициллинового ряда – «Амоксициллин», «Ампициллин», «Флемоксин» и другие;
- макролиды – «Азитромицин», «Сумамед», «Суммамокс», «Азитрокс», «Клатримицин»;
- цефалоспорины – «Цефуроксим», «Аксетин», «Цефиксим», «Супракс».
Врачами могут быть назначены и другие антибактериальные препараты. Рекомендации дают после оценки клинической картины и на основании анализа на чувствительность бактериальной флоры к лекарственным препаратам.
Лечение лимфаденита
Пока лимфоузлы не уменьшатся, и температурный показатель не нормализуется, больному следует соблюдать обычные рекомендации для пациента с высокой температурой – постельный режим и увеличенное количество жидкости.
Родители стараются поить детей молоком, но для дезинтоксикации во время инфекционных заболеваний лучше использовать теплую щелочную минеральную воду без газа, зеленый чай, клюквенный или какой-либо ягодный морс, компот из сухофруктов, настой шиповника.
Чтобы не усугубить проявления лимфаденита, ни в коем случае нельзя:
- греть шею – независимо от того, что используется – спиртовые компрессы или сухое тепло;
- растирать области воспаления – делать массаж с помощью эфирных масел;
- делать йодную сетку;
- прикладывать камфару.
Дополняют лечение лимфаденита прием витаминов, иммуномодуляторов и иммуностимуляторов, а также физиотерапия — УВЧ или электрофорез.
Если после простуды прошло более 2 недель, а больной продолжает жаловаться на слабость, температура опять повышается, боль в шее не проходит или усиливается, необходимо пройти тщательное обследование. Внедрение патогенных микроорганизмов в лимфоток может спровоцировать острые осложнения, которые приводят к серьезным проблемам со здоровьем – сепсису, энцефалиту, менингиту.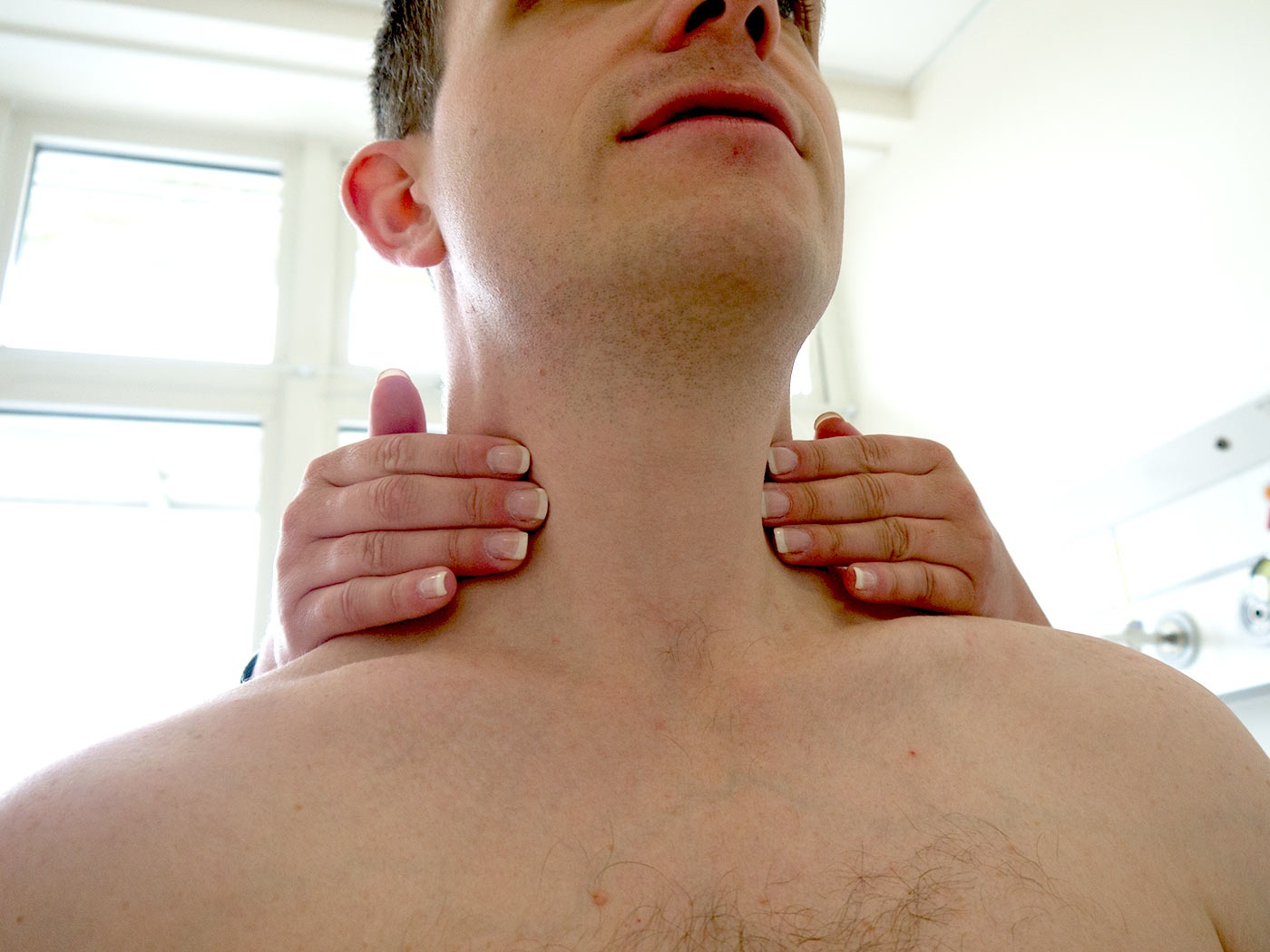
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
В Москве умер первый ребенок из-за вызванной коронавирусом новой болезни: Общество: Россия: Lenta.ru
В Морозовской больнице в Москве двухлетняя девочка умерла из-за новой болезни, возникшей после заражения коронавирусом. Об этом РИА Новости рассказала мать Анна Паршикова. Агентство отметило, что это первый подобный случай в столице.
Ребенок поступил в больницу вечером 18 мая. В ее крови обнаружили антитела IgM, которые вырабатываются в острой фазе COVID-19, и родителей не пустили к больной. 23 числа она скончалась в реанимации.
Материалы по теме
00:05 — 8 июня 2020
По словам Паршиковой, в апреле вся семья чем-то серьезно, но быстро переболела. Потом они самоизолировались на даче и не контактировали с инфицированными. Через три недели после выздоровления у девочки поднялась температура до 39 градусов. Два дня ей безрезультатно пытались вызвать скорую и платного врача, на третий — ребенка с уже опухшими на шее лимфоузлами повезли обратно в Москву. Медики в детской поликлинике предположили, что это инфекционное заболевание — мононуклеоз, при котором наблюдаются лихорадка и воспаление лимфоузлов.
Потом они самоизолировались на даче и не контактировали с инфицированными. Через три недели после выздоровления у девочки поднялась температура до 39 градусов. Два дня ей безрезультатно пытались вызвать скорую и платного врача, на третий — ребенка с уже опухшими на шее лимфоузлами повезли обратно в Москву. Медики в детской поликлинике предположили, что это инфекционное заболевание — мононуклеоз, при котором наблюдаются лихорадка и воспаление лимфоузлов.
«Доктора приходили практически ежедневно — и платные, и участковые. Все твердили одно и то же. Но потом я увидела на ножках девочки сыпь и скинула фото приятельнице, педиатру. Та заволновалась: «Срочно вызывай скорую, похоже на Кавасаки». Тут у меня волосы зашевелились», — рассказала мать.
Приехавшая на вызов бригада скорой осмотрела ребенка и сообщила, что это может быть аллергия на антибиотик, но на всякий случай отвезла пациентку в больницу. По словам родительницы, первые два дня после госпитализации врачи игнорировали ее слова о возможном синдроме Кавасаки. «Но надо отдать должное: начиная с третьего дня помогали дочери всем, чем могли», — добавила она.
«Но надо отдать должное: начиная с третьего дня помогали дочери всем, чем могли», — добавила она.
Смерть наступила в течение семи дней после появления симптомов заболевания. Позже в больнице родителям сказали, что у девочки был вызванный коронавирусом Кавасаки-подобный синдром, который привел к обширному поражению внутренних органов. Медики отметили, что обычно в таком состоянии организм находится после длительного онкозаболевания или при иммунодефиците.
Консультант-пульмонолог Морозовской больницы, заведующий кафедрой педиатрии Медицинского института РУДН Дмитрий Овсянников сказал РИА Новости, что первая информация о связанном с новым вирусом мультисистемном воспалительном синдроме, который еще называют Кавасаки-подобная болезнь, появилась в марте. За все время в мире это заболевание было диагностировано у 600 детей, из них погиб только один.
Синдром развивается через одну-шесть недель после перенесенной коронавирусной инфекции. Основные симптомы — лихорадка, увеличение лимфоузлов, сыпь, изменения слизистых оболочек рта, конъюнктивит, отек ладоней и ступней, понос, рвота, головные боли, снижение артериального давления, шок. Поздняя госпитализация может стать причиной смерти. За время пандемии в Морозовскую больницу доставили 13 детей с мультисистемным воспалительным синдромом, большинство уже поправилось.
Поздняя госпитализация может стать причиной смерти. За время пандемии в Морозовскую больницу доставили 13 детей с мультисистемным воспалительным синдромом, большинство уже поправилось.
причины и симптомы. Методы лечения воспаления лимфоузлов на шее у ребенка
Лимфоузлы являют собой базовые составляющие в лимфатической системе человека, главная задача которых заключается в выработке иммунных клеток.
Данные клетки подавляют вирусы и прочие негативные факторы, которые проникают внутрь организма из окружающей среды.
Рассмотрим более подробно причины воспаления лимфоузлов на шее у ребенка и методы устранения данного недуга.
Причины воспаления лимфоузлов на шее у ребенка
Воспаление лимфоузлов на шее у ребенка или лимфаденит развивается по таким причинам:
- Инфекционные болезни – это самая частая причина лимфаденита у детей.
 При этом чаще всего такими заболеваниями становятся острые вирусные или респираторные болезни (грипп, ангина, краснуха, стоматит, паротит, ветрянка и прочие).
При этом чаще всего такими заболеваниями становятся острые вирусные или респираторные болезни (грипп, ангина, краснуха, стоматит, паротит, ветрянка и прочие). - Механическое повреждение глотки.
- Ожог глотки.
- Развитие опухоли в лимфатической ткани.
- Переохлаждение.
- Острый авитаминоз.
- Длительное нервное перенапряжение и стресс у ребенка.
- Анемия.
- Порез или прочее повреждение мягких тканей на шее, через которые могут попасть микробы и вызвать воспаление.
- Общее понижение иммунитета и ослабленность организма после длительно протекающей болезни.
- Ухудшение обмена веществ.
- Болезни верхних дыхательных путей.
- Воспаление аденоидов.
- Кариес.
- Тонзиллит либо гайморит.
- Увеличение лимфоузлов на шее как следствие проявлений аллергической реакции, которая развилась на бытовую химию, продукт питания либо запахи.

- Увеличение лимфоузлов как реакция организма ребенка на недавно проведенную вакцинацию.
Симптомы воспаления лимфоузлов на шее у ребенка
Обычно воспаление лимфоузлов на шее у ребенка имеет такие симптомы:
- Сначала, как только болезнь еще только развивается, организм малыша постепенно теряет силы. Ребенок становиться вялым и апатичным. Теряет аппетит.
- При развитии воспаления у малыша поднимается температура. Также могут появляться головные боли.
- Развитие лихорадочного состояния и нарушение сна.
- Боль при глотании и пальпации зоны расположения лимфоузлов на шее.
- Покраснение кожи над воспаленными узлами и появление отечности зоны шеи.
- Общее ухудшение самочувствия ребенка.
- Уплотнение зоны воспаленных узлов.
- Недомогание (возможна сыпь на теле).
- Появление гнойных выделений из гортани возможно при ангине и гнойном лимфадените.

Воспаление лимфоузлов на шее у ребенка: диагностика и лечение
Для того чтобы выявить причину воспаления лимфоузлов и начать правильное лечение, следует провести профессиональную врачебную диагностику.
Для этого нужно сдать такие анализы и пройти обследования:
- Общий анализ крови и мочи.
- Осмотр у терапевта.
- Исследование кусочка лимфоузла (процедура безболезненная и делается под местным наркозом).
- Исследование воспаленного лимфоузла путем введения в него специальной иголки, через которую отсасывают его содержимое. Такая процедура дает возможность выявить первопричину воспаления лимфоузла.
Воспаление лимфоузлов на шее у детей имеет такие особенности лечения:
- Маленькому пациенту обязательно нужно соблюдать постельный режим.
- Ребенку нужно давать много теплой жидкости и комбинированных витаминных препаратов для укрепления иммунитета (только по назначению лечащего врача).

- Следует скорректировать рацион и наполнить меню свежими фруктами, овощами и соками из них, чтобы обогатить организм полезными веществами.
- Если заболевание вызвали вирусы либо патологии верхних дыхательных путей, то тогда ребенку назначаются антибиотики. Они снимут острое воспаление и подавят активность инфекции. Длительность такой терапии должен определять лечащий врач. Обычно лечение длиться от пяти до десяти дней.
- Для поддержания микрофлоры, которая при приеме антибиотиков может нарушиться, назначаются бифидобактерии и препараты для улучшения пищеварения (Линекс, Хилак Форте).
- При без температурном протекании болезни малышу может назначится физиотерапевтическое лечение (лазерное излучение, фонофорез, УВЧ терапия).
- Если у ребенка лимфаденит сильно запущен и в зоне узлов начал собираться гной, то в таком случае малышу может быть назначено хирургическое лечение либо установление специальных трубочек (дренажей), через которые и будет выводиться гной.

Важно знать, что воспаление лимфоузлов – это довольно специфическое состояние, которое при отсутствии своевременного лечения либо неправильной диагностике может вызвать серьезные осложнения. По той причине родителям нужно знать, что во время терапии нельзя:
- Нельзя давать ребенку препараты без назначения врача.
- Нельзя наносить на область воспаленных лимфоузлов йодную сетку.
- Нельзя греть горло и прикладывать к шее горячие либо холодны компрессы, так как это еще больше усилит воспаление.
- Нельзя растирать область воспаления спиртом либо иными согревающими жидкостями.
- Нельзя поить ребенка горячими чаями (жидкость должна быть слегка теплой).
Самым верным решением при подозрении на воспаление лимфоузлов у малыша будет как можно быстрее обратиться к терапевту. После первичного осмотра доктор решит, что нужно делать и назначит перечень необходимых анализов.
На приеме у терапевта нужно быть готовым к таким вопросам:
- Когда проводилась последняя вакцинация ребенку и от чего именно?
- Какой характер боли лимфоузлов?
- Усиливаются ли боли в горле малыша?
- Были ли недавно перенесенные бактериальные либо вирусные болезни?
- Насколько часто ребенок более гриппом и простудными заболеваниями?
Узнав ответы на вышеприведенные вопросы, врачу будет проще составить клиническую картину состояния здоровья малыша.
Чаще всего проблема лимфаденита на шее затрагивает деток с возрастом в 5-8 лет. Обусловлено это тем, что в такой период жизни у малышей еще не до конца сформировался иммунитет и защитная система организма, поэтому он больше подвержен различным заболеваниям, нежели взрослый человек.
Воспаление лимфоузлов на шее у ребенка: лечение, профилактика, прогноз
При отсутствии острых симптомов можно практиковать народное лечение от воспаления лимфоузлов на шее у детей. Конечно, такие средства не смогут полностью излечить малыша, однако они способны снять часть воспаления и боль. Лучшими рецептами данной направленности являются:
- Средство из эхинацеи считается одним из самых эффективных народных антисептиков, которые помогают избавиться от микробов при увеличении лимфоузлов. Для приготовления его нужно десять капель настойки эхинацеи смешать с 50 мл теплой воды. Принимать такое лекарство три раза в день.
- Полоскать горло отваром ромашки, календулы и мяты три раза в день.

- Ежедневно кушать по ложке меда, при этом, запивая его теплым молоком. Мед не только снимет воспаление, но и также укрепит иммунитет.
- Средство из соды. Для его приготовления нужно растворить чайную ложку соды и столько же соли в стакане кипятка. Немного остудить и полоскать средством горло трижды в день. Оно поможет снять боль, устранить микробы и уменьшит воспаление.
- Средство из алоэ. Для его приготовления нужно нарезать листья алое и выжать из них сок. Готовую жидкость следует принимать по чайной ложке дважды в день. Перед тем, как дать ребенку данный сок, рекомендуется убедиться, что у малыша нет аллергии на данное растение.
- Прикладывать к воспаленному лимфоузлу камень жадеит. Он отличается своими лечебными свойствами и поможет снять отек и воспаление.
- Делать легкий массаж эфирными маслами. Для этого можно применять масло лаванды, персика или обычное оливковое масло. При этом движения должны быть плавными и направленными вдоль шеи сверху вниз.

Важно знать, что перед использованием любых народных методик для лечения воспаленных лимфоузлов у детей следует посоветоваться с лечащим врачом, чтобы на навредить малышу.
Чтобы не допустить появления лимфаденита у ребенка, следует придерживаться таких правил профилактики:
- Закалять ребенка.
- Поддерживать иммунную систему малыша. Для этого он должен хорошо питаться, избегать стрессов и заниматься спортом.
- Следить за тем, чтобы ребенок регулярно гулял на свежем воздухе.
- Исключить возможность сквозняков или переохлаждений.
- Вовремя лечить инфекционные или вирусные заболевания.
- Каждый сезон давать ребенку витаминные комплексы.
- Вовремя посещать стоматолога.
- Обрабатывать антисептическими растворами даже небольшие ссадины и царапины в зоне шеи, через которые могут проникнуть микробы и вызвать воспаление.
- Следить за гигиеной рта.

Прогноз при лимфадените у детей в большинстве случаев благоприятный, особенно если заболевание было вовремя выявлено и начато лечение. В противном случае, воспаление лимфоузлов может дать опасные осложнений, которые связаны с присоединением бактериальной инфекции, обострением уже имеющихся болезней и развитием флегмоны.
К более тяжелым последствиям воспаленных лимфоузлов относиться развитие сильной интоксикации организма, абсцесса и сепсиса. При этом гнойный процесс в зоне лимфатических узлов будет нуждаться в срочном хирургическом вмешательстве, установлении дренажей и длительной антибактериальной терапии.
Более того, если запустить воспаление лимфоузлов или не лечить его вообще, то у ребенка на шее начнет собираться гной и со временем он прорвется и проникнет в ткани. Это грозит заражением крови, общим ухудшением состояния организма и появления большой интоксикации.
Увеличение лимфатических узлов (лимфатические узлы) — причины, лечение, информация
Увеличение лимфатических узлов может быть вызвано рядом причин.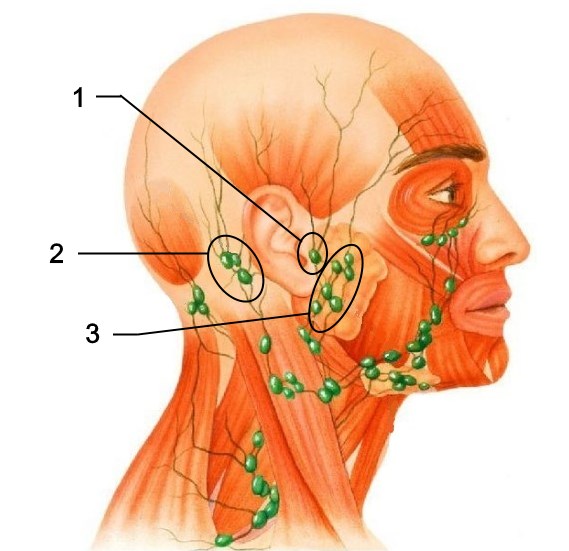 Самая частая причина — инфекция. Обратитесь к врачу, если у вас опухшие лимфатические узлы и вы не знаете, почему они опухли, или если опухшие лимфатические узлы, вызванные инфекцией, не уменьшаются снова в течение двух недель.
Самая частая причина — инфекция. Обратитесь к врачу, если у вас опухшие лимфатические узлы и вы не знаете, почему они опухли, или если опухшие лимфатические узлы, вызванные инфекцией, не уменьшаются снова в течение двух недель.
Что такое опухшие железы?
Доктор Сара Джарвис MBE
Что такое лимфатические железы?
Маленькие лимфатические узлы (иногда называемые лимфатическими узлами) встречаются по всему телу.Расположенные рядом лимфатические узлы часто образуют группы или цепочки. Примерами группирования лимфатических узлов являются стороны шеи, подмышки и пах. На схеме показаны основные группы лимфатических узлов головы и шеи. Однако лимфатические узлы встречаются во многих других частях тела.
Лимфатические узлы соединены сетью лимфатических каналов. Лимфа — это жидкость, которая образуется между клетками тела. Эта водянистая жидкость проходит по лимфатическим каналам, через различные лимфатические узлы и в конечном итоге попадает в кровоток.
Эта водянистая жидкость проходит по лимфатическим каналам, через различные лимфатические узлы и в конечном итоге попадает в кровоток.
Лимфа и лимфатические узлы являются основными частями иммунной системы. Они содержат лейкоциты (лимфоциты) и антитела, которые защищают организм от инфекции.
Что вызывает увеличение лимфатических узлов?
Лимфатические железы в норме размером с горошину. Иногда вы можете почувствовать их как комочки под кожей. Люди часто ощущают свои лимфатические узлы на шее. Лимфатические узлы под кожей становятся более заметными и легче прощупываются, если они опухают. Они могут набухать до размеров мрамора или даже больше.
Вы не можете видеть или чувствовать лимфатические узлы глубже в груди или животе (брюшной полости), если они набухают.
Причины увеличения лимфатических узлов включают следующее:
Инфекция — частая причина
Лимфатические узлы рядом с инфекцией быстро набухают и становятся болезненными, поскольку иммунная система «борется» с инфекционными микробами (бактериями, вирусами и т.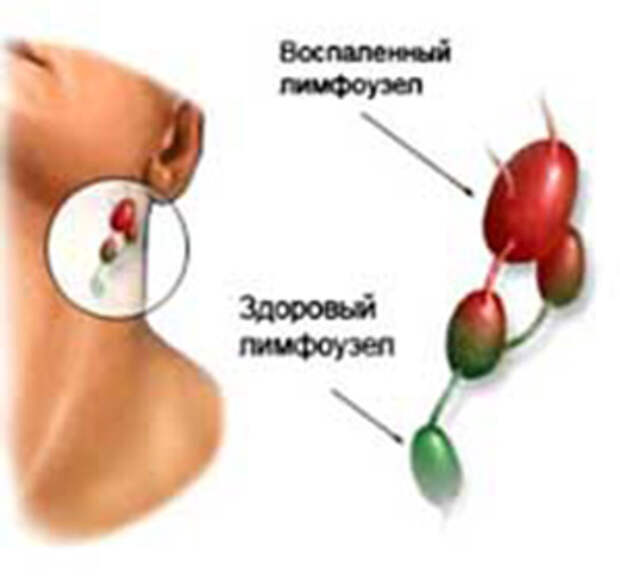 Д.). Лимфатические железы обычно возвращаются к своему нормальному размеру горошины, когда инфекция проходит. Чтобы они постепенно пришли в норму после заражения, может потребоваться около недели.Примеры включают следующее:
Д.). Лимфатические железы обычно возвращаются к своему нормальному размеру горошины, когда инфекция проходит. Чтобы они постепенно пришли в норму после заражения, может потребоваться около недели.Примеры включают следующее:
Наиболее частой причиной увеличения лимфатических узлов является инфекция
Рак, лимфомы и лейкемии — менее распространенные причины
Некоторые клетки рака могут отламываться и распространяться (метастазировать) в близлежащие лимфатические узлы через лимфатические каналы. Эти раковые клетки затем растут и размножаются в лимфатических узлах и вызывают их набухание. Например:
Как правило, опухшие лимфатические узлы из-за рака, лимфомы и лейкемии развиваются медленнее, чем из-за инфекций.Кроме того, поначалу они обычно безболезненны.
Другие, менее частые причины
В редких случаях опухшие лимфатические узлы могут быть вызваны такими причинами, как:
Как лечится опухание лимфатических узлов?
Лечение зависит от причины.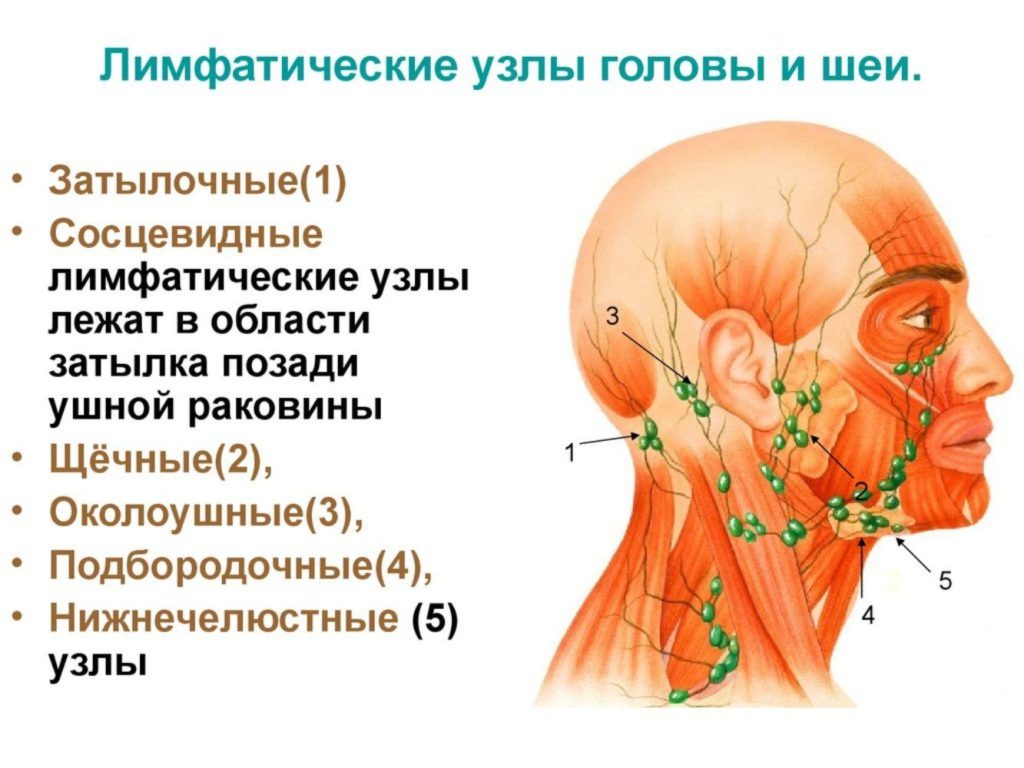 Увеличенные лимфатические узлы являются маркером различных состояний, все с разными взглядами и методами лечения. Так, например, распространенная причина связана с вирусной инфекцией. В этом случае не может быть рекомендовано никакого специального лечения, и лимфатические узлы обычно приходят в норму через неделю или около того.Однако увеличение лимфатических узлов, вызванное раком, лимфомой или лейкемией, может нуждаться в обширном лечении.
Увеличенные лимфатические узлы являются маркером различных состояний, все с разными взглядами и методами лечения. Так, например, распространенная причина связана с вирусной инфекцией. В этом случае не может быть рекомендовано никакого специального лечения, и лимфатические узлы обычно приходят в норму через неделю или около того.Однако увеличение лимфатических узлов, вызванное раком, лимфомой или лейкемией, может нуждаться в обширном лечении.
Обратитесь к врачу, если лимфатические узлы не уменьшились в течение двух недель.
Что мне делать, если я обнаружил опухшие лимфатические узлы?
Увеличение лимфатических узлов из-за вирусных инфекций — обычное дело. Например, лимфатические узлы на шее могут опухать вверх и вниз, если у вас частые инфекции горла. Это не вызывает особого беспокойства. Увеличенные лимфатические узлы вызывают большее беспокойство, если нет очевидных причин для их увеличения.Сообщите своему врачу, если:
- Вы обнаружите увеличение лимфатических узлов и не знаете, почему они опухли.
 Например, у вас нет инфекции, которая могла бы вызвать опухоль.
Например, у вас нет инфекции, которая могла бы вызвать опухоль. - Вы обнаруживаете увеличение лимфатических узлов чуть выше или чуть ниже ключицы (ключицы). Увеличение лимфатических узлов в этой области с большей вероятностью может быть причиной для беспокойства.
- Увеличенные лимфатические узлы из-за инфекции не восстанавливаются в течение двух недель.
Увеличение лимфатических узлов | Детская больница Колорадо
- Увеличение размера одного или нескольких лимфатических узлов.Большинство в шее.
- Также включает увеличенные лимфатические узлы в подмышечной впадине или паху.
- Он больше, чем такой же узел на другой стороне тела.
- Нормальные узлы обычно имеют диаметр менее ½ дюйма (12 мм). Это размер горошины или печеной фасоли.
Причины увеличения лимфатических узлов
- Узлы шеи. Чаще всего поражаются шейные (шейные) узлы. Это связано с множеством респираторных инфекций, возникающих в детстве.

- Вирусная инфекция горла. Это наиболее частая причина опухших узлов на шее. Увеличенные узлы обычно имеют диаметр от ½ до 1 дюйма (12-25 мм). Они одинаковые с каждой стороны.
- Бактериальная инфекция горла. Распухший узел при бактериальной инфекции горла обычно находится только с одной стороны. Он может быть довольно большим; более 1 дюйма (25 мм) в поперечнике. Это примерно размером с четверть. Чаще всего это узел, дренирующий миндалину.
- Разрушение или абсцесс зуба. Это вызывает опухший болезненный узел под челюстной костью. Задействован только один узел. Нижняя часть лица также может быть опухшей с этой стороны.
- Распухшие узлы подмышек. Причины включают кожные инфекции (например, импетиго). Сыпь (например, от ядовитого плюща) может сделать то же самое.
- Распухшие узлы в паху. Причины включают кожные инфекции (например, микоз). Причиной может быть остающийся посторонний предмет (например, осколок).

- Бритье. Девочки-подростки могут вызвать легкие инфекции при бритье ног.
- Широко распространенные опухшие узлы. Повсюду опухшие узлы указывают на распространение инфекции в крови. Пример — инфекционное моно. Широко распространенные высыпания, такие как экзема, также могут вызывать увеличение всех узлов.
- Нормальные узлы. Лимфатические узлы всегда можно прощупать в области шеи и паха. Они размером с боб. Они никогда не уходят.
Лимфатические узлы: что они истощают
- Лимфатические узлы заполнены лейкоцитами.Они фильтруют лимфатическую жидкость, поступающую из определенных частей тела. Они борются с инфекциями.
- Передние шейные узлы . Они осушают нос, горло и нижнюю часть лица.
- Узлы шеи в спине. Они дренируют кожу головы.
- Узлы подмышек. Они дренируют руки и верхнюю грудную стенку.

- Паховые узлы. Осушает ноги и нижнюю стенку живота.
Обычные объекты, используемые для определения размера
- Ластик для горошины или карандаша: ¼ дюйма или 6 мм
- Размер: ¾ дюйма или 1.8 см
- Четверть: 1 дюйм или 2,5 см
- Мяч для гольфа: 1 ½ дюйма или 3,8 см
- Теннисный мяч: 2 ½ дюйма или 6,4 см
Образования на шее и опухшие железы
Есть ли у вас боль в горле, головная боль и усталость? Возможно, у вас увеличились лимфатические узлы, также называемые «опухшими железами». Как правило, опухшие железы указывают на то, что ваш организм борется с инфекцией или другим заболеванием. Это могло быть признаком чего-то более серьезного, например, рака.
Назначение лимфатических узлов
Помогая вашему телу бороться с инфекциями и другими заболеваниями, лимфатические узлы представляют собой бобовидные узлы, представляющие собой небольшие образования тканевых компонентов большой лимфатической системы. Когда лимфатическая жидкость движется по вашему телу, лимфоциты (иммунные клетки) в лимфатических узлах улавливают вирусы, бактерии и другие, возможно, вредные вещества и уничтожают их. Это помогает предотвратить дальнейшее распространение этих патогенов.
Когда лимфатическая жидкость движется по вашему телу, лимфоциты (иммунные клетки) в лимфатических узлах улавливают вирусы, бактерии и другие, возможно, вредные вещества и уничтожают их. Это помогает предотвратить дальнейшее распространение этих патогенов.
Филиалы
Без сомнения, вы уже знаете о лимфатических узлах на шее.Однако на самом деле у вас есть сотни лимфатических узлов, расположенных по всему телу. Миндалины также относятся к лимфатическим тканям. Иногда они могут опухать и воспаляться, чтобы бороться с такими заболеваниями, как тонзиллит. Это заболевание чаще всего встречается у детей, но могут заразиться и взрослые. Другие области тела, где вы можете почувствовать увеличение лимфатических узлов, включают:
- За ушами
- Под челюсть
- Нижняя часть затылка
- Подмышки
- Область паха
Симптомы и признаки
В нормальных условиях вы не должны чувствовать свои железы.Обычно они составляют примерно полдюйма в диаметре.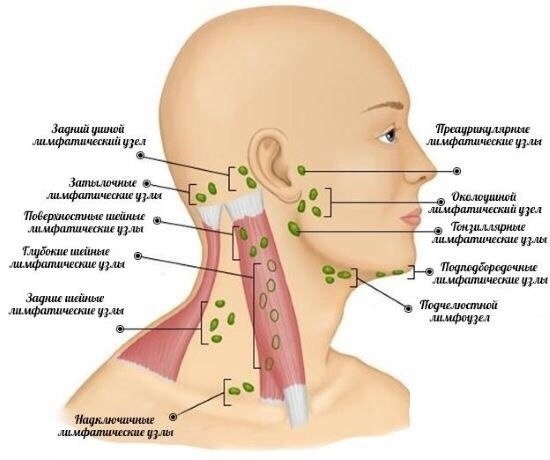 Однако, когда вы или ваш ребенок боретесь с болезнью, эти железы могут увеличиваться вдвое или втрое по сравнению с обычным размером. В этот момент их можно очень легко почувствовать. Дополнительные признаки и симптомы опухших желез включают:
Однако, когда вы или ваш ребенок боретесь с болезнью, эти железы могут увеличиваться вдвое или втрое по сравнению с обычным размером. В этот момент их можно очень легко почувствовать. Дополнительные признаки и симптомы опухших желез включают:
- Боль или болезненность при надавливании
- Боль в горле, жар и / или язвы во рту
- Теплая, красная и опухшая кожа над железой
- Железы, которые кажутся «комковатыми»
Причины и проблемы
Мягкие, нежные и подвижные опухшие железы обычно являются признаком воспаления или инфекции.Безболезненные лимфатические узлы, которые кажутся жесткими на ощупь и сопротивляются движению, требуют дальнейшего обследования у специалиста по голове и шее, поскольку они могут быть предупреждающими признаками более серьезных заболеваний. К наиболее частым причинам опухших желез относятся:
- Бактериальные инфекции, включая фарингит
- Зараженные зубы или язвы во рту
- Вирусные инфекции, включая мононуклеоз, также известный как «моно»
- Кожные инфекции
- Инфекции уха
- Болезни, передающиеся половым путем, также известные как ЗППП
- Раковые заболевания, такие как болезнь Ходжкина, неходжкинская лимфома, лейкемия и рак груди
- Иммунодефицитные состояния, такие как ревматоидный артрит (РА), волчанка и ВИЧ-инфекции
- Возможные побочные эффекты вакцин или других лекарств
Решения и опции
После того, как болезнь будет вылечена и вы почувствуете себя лучше, ваши лимфатические узлы вернутся к норме.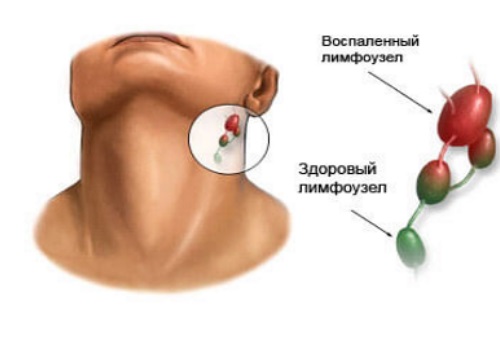 Лечение опухших желез, как правило, зависит от причины. Следующие домашние средства могут оказаться полезными для уменьшения боли и дискомфорта, которые вы испытываете:
Лечение опухших желез, как правило, зависит от причины. Следующие домашние средства могут оказаться полезными для уменьшения боли и дискомфорта, которые вы испытываете:
- Безрецептурные обезболивающие: Тайленол (ацетаминофен) и противовоспалительные препараты, такие как Адвил (ибупрофен), уменьшают отек и воспаление. Однако никогда не давайте аспирин ребенку, так как существует значительный риск развития синдрома Рейе. .
- Теплые влажные компрессы: нанесите на пораженные участки для успокаивающего эффекта.
- Отдых. Обязательно много отдыхайте, так как это поможет вашему организму оправиться от болезни.
Когда обращаться к врачу
Есть некоторые симптомы и признаки того, что ваши опухшие железы требуют лечения у медицинского работника. Дополнительное лечение может потребоваться, если опухшие железы сопровождаются:
- Высокая температура (более 104 градусов по Фаренгейту)
- Проблемы с дыханием
- Проблемы с глотанием
- Ночные поты
- Необъяснимая потеря веса
- Покраснение кожи над увеличенными лимфатическими узлами
- Большие опухшие узлы, очень болезненные, жесткие на ощупь и не уменьшающиеся в размере
Сводка
В большинстве случаев опухшие железы не вызывают особого беспокойства. Обычно они проходят после основного лечения дома. Однако нельзя игнорировать более серьезные симптомы, упомянутые выше. Если у вас стойкие или проблемные опухшие железы, обратитесь в наш офис для записи на прием. Один из наших компетентных специалистов по голове и шее может предложить вам решение и лечение.
Обычно они проходят после основного лечения дома. Однако нельзя игнорировать более серьезные симптомы, упомянутые выше. Если у вас стойкие или проблемные опухшие железы, обратитесь в наш офис для записи на прием. Один из наших компетентных специалистов по голове и шее может предложить вам решение и лечение.
Дополнительная литература:
Практическое руководство по клинической медицине Калифорнийского университета в Сан-Диего
Осмотр головы и шеи
лимфатических узлов:
Группы основных лимфатических узлов расположены вдоль передней
и задние части шеи и на нижней стороне челюсти.Если узлы
довольно большие, вы можете увидеть, как они выпирают под кожей, особенно
если увеличение асимметрично (то есть будет более очевидным, если одна сторона
больше другого). Для пальпации используйте подушечки всех четырех пальцев, как эти.
самые чувствительные части ваших рук. Осмотрите обе стороны головы одновременно,
проведите пальцами по рассматриваемой области, нанося равномерное, нежное
давление.Основные группы лимфатических узлов, а также структуры, которые они
слива, перечислены ниже. Описание дренажных путей является приблизительным.
поскольку часто существует изрядная изменчивость и совпадение. Узлы обычно
осмотрено в следующем порядке:
Для пальпации используйте подушечки всех четырех пальцев, как эти.
самые чувствительные части ваших рук. Осмотрите обе стороны головы одновременно,
проведите пальцами по рассматриваемой области, нанося равномерное, нежное
давление.Основные группы лимфатических узлов, а также структуры, которые они
слива, перечислены ниже. Описание дренажных путей является приблизительным.
поскольку часто существует изрядная изменчивость и совпадение. Узлы обычно
осмотрено в следующем порядке:
Пальпация передних шейных лимфатических узлов
- Передний шейный отдел (как поверхностный, так и глубокий): узлы, которые лежат как на вершине, так и на
под грудинно-ключично-сосцевидными мышцами
(SCM) по обе стороны шеи, от угла челюсти до вершины
ключица.
 Эта мышца позволяет голове поворачиваться вправо и влево. Правый SCM превращает
идите налево и наоборот.
Их можно легко идентифицировать, попросив пациента повернуть голову в вашу
рука, пока вы оказываете сопротивление.
Дренаж: внутренние структуры глотки, а также задняя часть глотки.
глотка, миндалины и щитовидная железа.
Эта мышца позволяет голове поворачиваться вправо и влево. Правый SCM превращает
идите налево и наоборот.
Их можно легко идентифицировать, попросив пациента повернуть голову в вашу
рука, пока вы оказываете сопротивление.
Дренаж: внутренние структуры глотки, а также задняя часть глотки.
глотка, миндалины и щитовидная железа.
- Задний шейный отдел шейки матки: простирается по линии кзади от SCM, но перед трапецией, от уровня сосцевидного отростка до ключицы. Дренаж: кожа на тыльной стороне голова. Также часто увеличивается при инфекциях верхних дыхательных путей (например, при мононуклеозе).
- Тонзилляр: расположен чуть ниже угла нижней челюсти.
 Дренаж: миндалина и
задние отделы глотки.
Дренаж: миндалина и
задние отделы глотки. - Подчелюстной: вдоль нижней части челюсти с обеих сторон. Дренаж: конструкции в дно рта.
- Sub-Mental: Чуть ниже подбородка. Дренаж: зубы и полость рта.
- Надключичная: в углублении над ключицей, сбоку от места, где она соединяется с ключицей. грудина.Дренаж: Часть горловой полости, брюшная полость.
Лимфатические узлы головы и шеи
Существует ряд других групп лимфатических узлов. Однако пальпация этих участков ограничивается теми
ситуации, когда проблема идентифицирована в этой конкретной области (например, предурикулярные узлы,
расположен перед ушами, может воспаляться при инфекциях наружного канала
ухо).
Что ты чувствуешь? Лимфатические узлы являются частью иммунной системы. Таким образом, они наиболее легко прощупывается при борьбе с инфекциями. Инфекции могут исходить от органов, которые они истощаются или в основном внутри самого лимфатического узла, что называется лимфаденитом. Зараженный лимфатические узлы, как правило, бывают:
- Твердый, нежный, увеличенный и теплый.Воспаление может распространиться на вышележащую кожу, вызывая его казаться покрасневшим.
Если инфекцию не лечить, центр узла может стать некротическим, что приведет к
скопление жидкости и мусора внутри конструкции. Это называется абсцессом и ощущается
немного
как плотно наполненный воздушный шар или виноград (он же колебание). Знание того, какие узлы сливают
специфический
области помогут вам эффективно искать.После инфекции иногда остаются лимфатические узлы.
постоянно увеличены, хотя они не должны быть нежными, небольшими (менее 1 см), эластичными
согласованность и отсутствие характеристик, описанных выше или ниже. Часто встречается, например,
к
найти небольшие пальпируемые узлы в поднижнечелюстной / тонзилярной области здорового человека
лиц.
Вероятно, это последствия перенесенного фарингита или зубных инфекций.
Знание того, какие узлы сливают
специфический
области помогут вам эффективно искать.После инфекции иногда остаются лимфатические узлы.
постоянно увеличены, хотя они не должны быть нежными, небольшими (менее 1 см), эластичными
согласованность и отсутствие характеристик, описанных выше или ниже. Часто встречается, например,
к
найти небольшие пальпируемые узлы в поднижнечелюстной / тонзилярной области здорового человека
лиц.
Вероятно, это последствия перенесенного фарингита или зубных инфекций.
Злокачественные новообразования также могут поражать лимфатические узлы либо в первую очередь (например, лимфома), либо как место поражения. метастаз. В любом случае это обычно:
- Твердая, не тендерная, заматывающаяся (т.
 Е. Прилипшая друг к другу), фиксированная (т. Е. Не свободно подвижная, а
скорее прилип к
нижележащая ткань) и со временем увеличиваются в размерах.
Е. Прилипшая друг к другу), фиксированная (т. Е. Не свободно подвижная, а
скорее прилип к
нижележащая ткань) и со временем увеличиваются в размерах.
Расположение лимфатического узла может помочь определить место злокачественного новообразования. Размытый, двустороннее поражение предполагает системное злокачественное новообразование (например, лимфому), в то время как те, которые ограничены конкретная анатомическая область, скорее всего, связана с местной проблемой. Расширение узлы, расположенные только на правой стороне шеи в передней шейной цепи, для Например, будет соответствовать плоскоклеточной карциноме, часто связанной с внутриротовой первичный рак.
Цервикальная аденопатия:
Аденопатия правого переднего отдела шейки матки, вторичная по отношению к метастатическому раку.
Цервикальная аденопатия:
Массивная правосторонняя цервикальная аденопатия на фоне метастатического плоскоклеточного рака происходящие из ротоглотки этого пациента. Диффузные инфекции верхних дыхательных путей (например, мононуклеоз), системные инфекции (например, туберкулез) и
воспалительные процессы (например, саркоидоз) могут вызывать лимфаденопатию (т.е. лимфатический узел
увеличение). ВИЧ
инфекция также может вызвать аденопатию в любой области тела, включая голову / шею, подмышечную впадину,
эпитрохлеарный,
паховые и другие области, где есть лимфатические узлы.В этих настройках результаты могут быть
симметричный или
асимметричный. Историческая информация, а также находки в других частях тела имеют решающее значение для
эти
диагнозы. Кроме того, могут потребоваться серийные обследования в течение нескольких недель, чтобы определить:
ли узел
действительно увеличивается, наводит на мысль о злокачественном новообразовании или отвечает на терапию / с течением времени и
регресс в
размер, который может возникнуть при других воспалительных процессах.«
Кроме того, могут потребоваться серийные обследования в течение нескольких недель, чтобы определить:
ли узел
действительно увеличивается, наводит на мысль о злокачественном новообразовании или отвечает на терапию / с течением времени и
регресс в
размер, который может возникнуть при других воспалительных процессах.«
Ухо
Внешние конструкции: кратко осмотрите внешние конструкции, обращая особое внимание на любые кожа изменения, указывающие на рак (например, базальные клетки, меланома, плоскоклеточные клетки), часто протекающие бессимптомно аномалия, влияющая на эту подверженную воздействию солнца область. Если у пациента возникает боль, постарайтесь определить ее точный место расположения.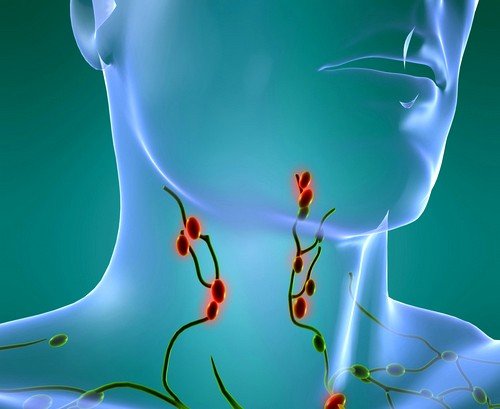 Инфекция внутри наружного канала (наружный отит), может вызывать выделения и боль
когда
в
манипулируют мочкой уха и козелком.
Инфекция внутри наружного канала (наружный отит), может вызывать выделения и боль
когда
в
манипулируют мочкой уха и козелком.Отоскоп
Отоскопия: отоскоп позволяет исследовать внешний канал, структуру, которая соединяет внешний мир со средним ухом, а также барабанной перепонкой и несколькими структурами внутреннего уха.Продолжить следующим образом:- Наденьте отоскопическую головку на отоофтальмоскопическую. Он должен легко скручиваться в позицию.
- Включите источник света.
- Поместите одно из одноразовых воронок на конец эндоскопа.
- Возьмитесь за прицел так, чтобы рукоятка была направлена прямо вниз или
под углом вверх и ко лбу пациента.
 Любая техника приемлема.
Если вы исследуете правое ухо, то прицел должен находиться в вашей правой руке.
Любая техника приемлема.
Если вы исследуете правое ухо, то прицел должен находиться в вашей правой руке. - Вставьте кончик зеркала в отверстие наружного канала. Сделай это под прямым зрением (т.е. не глядя в прицел).
- Осторожно возьмитесь левой рукой за верхнюю часть левого уха, потяните вверх и
назад.Это выпрямляет канал, облегчая прохождение
объем.
Отоскопическое обследование
- Посмотрите в смотровое окно любым глазом. Медленно
продвиньте прицел, немного направившись к носу пациента, но без
любой угол вверх или вниз.
 Двигайтесь небольшими шагами. Старайтесь не шевелить прицелом
слишком много, так как внешний канал довольно чувствителен. Я считаю полезным
вытяните мизинец и безымянный пальцы правой руки и положите их на
сторона головы пациента, оказывающая стабилизирующее действие. По мере продвижения,
обратите внимание на внешний вид наружного канала. В обстановке
инфекция, называемая наружным отитом, стенки становятся красными, опухшими и могут
не размещать зеркало.В нормальном состоянии должно быть много
комнаты. Если воск, который выглядит коричневатым, неровным и мягким, затемняет ваш
посмотреть, остановиться и перейти на другую сторону. Не пытайтесь извлечь его, пока / если
вы прошли специальную подготовку в этой области! Есть фармакологические средства
смягчающего воска, который затем можно легко орошать из канала.
Двигайтесь небольшими шагами. Старайтесь не шевелить прицелом
слишком много, так как внешний канал довольно чувствителен. Я считаю полезным
вытяните мизинец и безымянный пальцы правой руки и положите их на
сторона головы пациента, оказывающая стабилизирующее действие. По мере продвижения,
обратите внимание на внешний вид наружного канала. В обстановке
инфекция, называемая наружным отитом, стенки становятся красными, опухшими и могут
не размещать зеркало.В нормальном состоянии должно быть много
комнаты. Если воск, который выглядит коричневатым, неровным и мягким, затемняет ваш
посмотреть, остановиться и перейти на другую сторону. Не пытайтесь извлечь его, пока / если
вы прошли специальную подготовку в этой области! Есть фармакологические средства
смягчающего воска, который затем можно легко орошать из канала.
Наружный отит:
Отеки из-за инфекции на внешнем канал левого уха (рисунок справа) ограничивает пространство вокруг Q-Tip.Картинка слева для сравнения — нормальное ухо.Пройдя несколько сантиметров вперед, вы должны увидеть барабанная перепонка (также известная как барабанная перепонка). Обратите особое внимание на:
- Цвет: В здоровом состоянии имеет сероватый полупрозрачный вид.
- Структуры, стоящие за ним: тягучая, одна из костей
среднее ухо касается барабана.Барабан накрыт этим
кость, которая видна через ее верхнюю половину, наклонена вниз и назад.
 Часть, которая находится ближе всего к верху барабана, называется
боковой отросток и обычно наиболее заметен. Наконечник на
самый нижний аспект — это умбо.
Часть, которая находится ближе всего к верху барабана, называется
боковой отросток и обычно наиболее заметен. Наконечник на
самый нижний аспект — это умбо. - Световой рефлекс: Свет, исходящий из вашего прицела, будет
отражается от поверхности барабана, образуя треугольник, который
виден ниже тягучей.
- При инфекции среднего уха (известное
как средний отит, наиболее частый патологический процесс, поражающий эту область),
барабан становится диффузно красным и световой рефлекс теряется. Тягучий
также выглядит менее заметным, и вы можете увидеть линию, вызванную
собирая жидкость за барабаном.
 Это называется выпотом в среднем ухе.
и может вызвать выпирание барабана наружу.
Это называется выпотом в среднем ухе.
и может вызвать выпирание барабана наружу.
- На вашем прицеле есть клапан, который позволяет насадку небольшой сжимаемой лампочки. Поместите лампочку в ладонь который не удерживает прицел. С помощью этого устройства вы можете брызгать маленькими вдыхание воздуха (известное как пневматическая отоскопия) на барабанной перепонке.Нормальная мембрана движется, что может оценить экзаменатор. Вытекание препятствует этому. Попросите опытного экзаменатора продемонстрировать, поскольку это поначалу довольно неудобно и трудно оцените движение.
- Перейдите на другую сторону тела и осмотрите левое ухо.
 Положение руки обратное.
Положение руки обратное.
Выявление кондуктивного и нейросенсорного дефицита: как и в случае с остротой зрения, эти тесты будут только
выполняется, если пациент пожаловался на потерю слуха. Передачу звука можно разбить на
два компонента:
Передачу звука можно разбить на
два компонента:
- Проводимость: Прохождение звука снаружи на уровень 8-го черепного нерва. Этот включает передачу звука через внешний канал и среднее ухо.
- Сенсорно-невральная: передача звука через 8-й нерв в мозг.
Вебер: возьмитесь за шток камертона 512 Гц и заставьте его вибрировать
ударяя пальцами по руке или «защелкивая» концы между
большой и средний пальцы. Затем поместите шток к задней части пациента.
голова, на воображаемой линии, равноудаленной от обоих ушей. Кости черепа
передаст этот звук на 8-й нерв, который затем следует оценить
в обоих ушах одинаково. Напомните пациенту, что он пытается уловить звук,
не гудение и вибрация от вилки. Если есть токопроводящий
дефицит (например, воск в наружном канале), звук будет лучше слышен в
это ухо. Это потому, что нарушение проводимости предотвратило любые конкурирующие звуки.
от попадания в ухо обычным путем. Вы можете создать переходную проводящую
потеря слуха при попадании пальца в одно ухо.Звук, передаваемый из настройки
вилка будет слышна громче с этой стороны. При постановке нейросенсорной
аномалии (например, акустическая невринома, опухоль, возникающая из 8-го CN),
звук будет лучше всего слышен в нормальном ухе. Если звук лучше слышен в одном
ухо описывается как переходящее в ту сторону. В противном случае тест Вебера
считается средней линией.
Напомните пациенту, что он пытается уловить звук,
не гудение и вибрация от вилки. Если есть токопроводящий
дефицит (например, воск в наружном канале), звук будет лучше слышен в
это ухо. Это потому, что нарушение проводимости предотвратило любые конкурирующие звуки.
от попадания в ухо обычным путем. Вы можете создать переходную проводящую
потеря слуха при попадании пальца в одно ухо.Звук, передаваемый из настройки
вилка будет слышна громче с этой стороны. При постановке нейросенсорной
аномалии (например, акустическая невринома, опухоль, возникающая из 8-го CN),
звук будет лучше всего слышен в нормальном ухе. Если звук лучше слышен в одном
ухо описывается как переходящее в ту сторону. В противном случае тест Вебера
считается средней линией.
Тест Вебера
Ринне: ударьте тем же камертоном и поместите стержень на сосцевидную кость, костный выступ.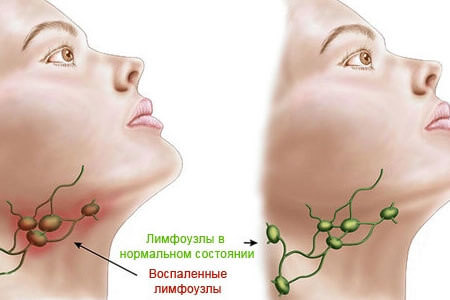 расположенный
сразу за ухом и под ним. Костная проводимость позволит передавать звук и
оценен. Попросите пациента сообщить вам, как только он перестанет слышать звук.потом
поместите зубцы вилки, которая все еще колеблется, рядом с внешним каналом, но не касаясь его.
Они снова должны услышать звук. Это потому, что когда все работает
Обычно звук передается через воздух лучше, чем через кость. Этого не будет
в
случай кондуктивной тугоухости (напр.грамм. жидкость, связанная с инфекцией в
середина
ухо), что приводит к тому, что костная проводимость больше или равна воздушной. Если есть
нейросенсорная
аномалии (например, токсичность, вызванная лекарствами для 8-го CN), воздушная проводимость все еще должна быть
лучше
затем кость, поскольку они оба будут одинаково затронуты дефицитом.
расположенный
сразу за ухом и под ним. Костная проводимость позволит передавать звук и
оценен. Попросите пациента сообщить вам, как только он перестанет слышать звук.потом
поместите зубцы вилки, которая все еще колеблется, рядом с внешним каналом, но не касаясь его.
Они снова должны услышать звук. Это потому, что когда все работает
Обычно звук передается через воздух лучше, чем через кость. Этого не будет
в
случай кондуктивной тугоухости (напр.грамм. жидкость, связанная с инфекцией в
середина
ухо), что приводит к тому, что костная проводимость больше или равна воздушной. Если есть
нейросенсорная
аномалии (например, токсичность, вызванная лекарствами для 8-го CN), воздушная проводимость все еще должна быть
лучше
затем кость, поскольку они оба будут одинаково затронуты дефицитом.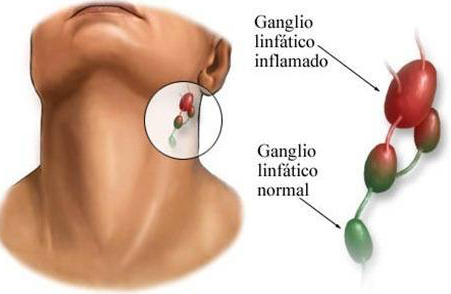
Тест Ринне
Нос
При отсутствии симптомов это обследование обычно не проводят.Сначала проверьте, не пациент может эффективно дышать через любую ноздрю. Надавите на одну ноздрю, пока она заблокирован, и пусть они вдохнут. Затем повторите с другой стороны. Воздух должен двигаться одинаково хорошо через каждую ноздрю. Чтобы посмотреть в нос, попросите пациента откинуть голову назад. Отжимание слегка на кончик носа большим пальцем левой руки. Поместите конец speculum (можно использовать тот же, что и при осмотре уха) в ноздри под прямым зрением.Теперь посмотрите в смотровое окно, отметив:
- Цвет слизистой оболочки.
 Он может сильно покраснеть на фоне
инфекция.
Он может сильно покраснеть на фоне
инфекция. - Наличие выделений, а также их цвет (прозрачные при аллергии реакции; желтоватый при инфекции).
- Средние и нижние носовые раковины, выступающие в виде полок вдоль боковая стенка.Любые полиповидные образования, которые могут быть связаны с аллергией. а обструктивные симптомы?
- Другая ноздря исследуется аналогичным образом.
- Потеря обоняния (аносмия) — довольно распространенная проблема, которую часто не диагностируют.
У пациентов, которые упоминают об этой проблеме, обоняние можно грубо оценить.
используйте тест с запахом спиртовой салфетки следующим образом:
- Попросите пациента закрыть глаза, чтобы у него не было никакого зрения
реплики.

- Закройте каждую ноздрю последовательно, убедившись, что они могут перемещать воздух адекватно через оба.
- Закройте одну ноздрю и преподнесите неизвестный предмет с характерным ароматом, просить пациента сообщить вам, когда он сможет обнаружить его запах.
Пациент должен уметь определять запах веществ с характерными ароматами на расстояние 10 см.Обычно используют масло кофе, мяты или грушанки.Использование кофейной гущи для оценки обоняния.
- Попросите пациента закрыть глаза, чтобы у него не было никакого зрения
реплики.
Оценка лобных и верхнечелюстных пазух
Верхнечелюстные и лобные пазухи
Голова и лицо содержат
ряд пазух, открытых полостей, сообщающихся с верхними дыхательными путями.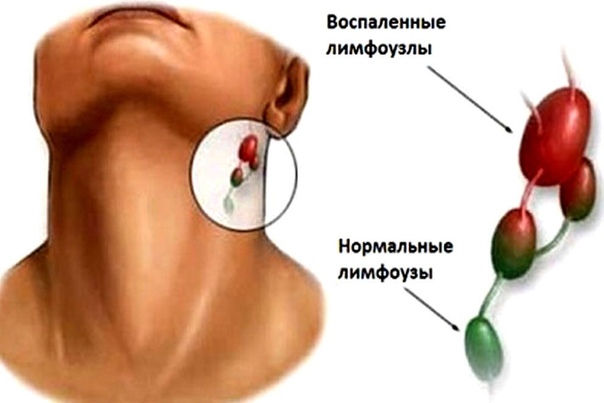 Они
функция согревания и очистки воздуха, прежде чем он попадет в легкие. Они могут
также помогают снизить общий вес черепа. При нормальном здоровье эти пазухи
не могут быть оценены при осмотре и не вызывают никаких симптомов. Воспалительные состояния,
особенно те, которые вызваны аллергией или инфекцией, вызывают симптомы и обнаруживают
что может быть обнаружено при осмотре.Симптомы, связанные с синуситом
включают: заложенность носа, выделения из носа, лицевую боль, лихорадку и боль при
пальпация верхнечелюстных зубов. Лобная и гайморовая пазухи являются
два, которые можно исследовать косвенно. Обследование на синусит должно включать:
следующие:
Они
функция согревания и очистки воздуха, прежде чем он попадет в легкие. Они могут
также помогают снизить общий вес черепа. При нормальном здоровье эти пазухи
не могут быть оценены при осмотре и не вызывают никаких симптомов. Воспалительные состояния,
особенно те, которые вызваны аллергией или инфекцией, вызывают симптомы и обнаруживают
что может быть обнаружено при осмотре.Симптомы, связанные с синуситом
включают: заложенность носа, выделения из носа, лицевую боль, лихорадку и боль при
пальпация верхнечелюстных зубов. Лобная и гайморовая пазухи являются
два, которые можно исследовать косвенно. Обследование на синусит должно включать:
следующие:
- Обследование слизистой оболочки носа на предмет цветных выделений, как описано выше.Это связано с тем, что гайморовые пазухи стекают в нос через
проход, расположенный под средней носовой раковиной.

- Непосредственно пальпируйте и ударьте по коже над лобной и верхней челюстями. пазухи. Боль предполагает наличие основного воспаления.
- Приглушите свет в комнате. Поместите отоскоп с подсветкой прямо на подглазничный
ободок (косточка чуть ниже глаза).Попросите пациента открыть рот и посмотреть
для света, проникающего через слизистую верхней части рта. В обстановке
воспаление, гайморовая пазуха заполняется жидкостью и не позволяет
это просвечивание. Существуют специально разработанные трансиллюминаторы, которые
могут лучше работать для этой задачи, но не всегда доступны.
Трансиллюминация правой гайморовой пазухи
- Используя средство для удаления языка, постучите по зубам, которые сидят на полу
гайморовая пазуха.
 Это может вызвать дискомфорт при воспалении пазухи.
Это может вызвать дискомфорт при воспалении пазухи.
Оро-фаринкс
Экспозиция и хорошее освещение имеют решающее значение. У специалистов по голове и шее есть налобные фонари. которые обеспечивают отличное освещение и позволяют использовать обе руки для исследования полость рта. Однако большинство других врачей используют отоскоп или фонарик. для освещения.Депрессор языка помогает в исследовании. Экзамен должен выполняться в следующем порядке:- Попросите пациента высунуть язык, чтобы можно было осмотреть задний
глотка (т. е. задняя часть глотки). Попросите пациента сказать «А», что
приподнимает мягкое небо, обеспечивая лучший обзор.
 Если вы все еще не можете
чтобы увидеть, поместите лезвие языка � назад на язык и надавите, пока
пациент снова говорит «А», надеясь улучшить ваше мнение. Это вызывает некоторые
людей кляп, особенно когда лезвие надвигается на более проксимальный
аспекты языка. Иногда бывает важно определить,
рвотный рефлекс функциональный (т.е.грамм. после инсульта с нарушением CN 9 или 10;
или определить, может ли пациент с пониженным уровнем сознания
чтобы защитить дыхательные пути от аспирации). Это делается касанием ватной палочки.
против задней части глотки, язычка или языка. Делать не надо
это во время вашего обычного экзамена, так как это может быть довольно вредно!
Если вы все еще не можете
чтобы увидеть, поместите лезвие языка � назад на язык и надавите, пока
пациент снова говорит «А», надеясь улучшить ваше мнение. Это вызывает некоторые
людей кляп, особенно когда лезвие надвигается на более проксимальный
аспекты языка. Иногда бывает важно определить,
рвотный рефлекс функциональный (т.е.грамм. после инсульта с нарушением CN 9 или 10;
или определить, может ли пациент с пониженным уровнем сознания
чтобы защитить дыхательные пути от аспирации). Это делается касанием ватной палочки.
против задней части глотки, язычка или языка. Делать не надо
это во время вашего обычного экзамена, так как это может быть довольно вредно! - Обратите внимание, что язычок свисает с неба прямо в
средняя линия.
 При «Ах» язычок поднимается вверх. Отклонение в одну сторону может быть вызвано
параличом CN 9 (язычок отклоняется от пораженной стороны), опухолью или
инфекция.
При «Ах» язычок поднимается вверх. Отклонение в одну сторону может быть вызвано
параличом CN 9 (язычок отклоняется от пораженной стороны), опухолью или
инфекция.Дисфункция черепного нерва 9:
Пациент имеет перенес инсульт, в результате чего потеря функции левой CN 9.В результате язычок тянется к нормально функционирующая (т.е. правая) сторона. - Нормальный зев тускло-красного цвета. В обстановке заражения он
может стать довольно красным, часто покрытым желтым или белым экссудатом (например,
со стрептококком. Горло или другие виды фарингита).

- Миндалины расположены в нише, образованной дугами по обе стороны от рта.
Вершины этих дуг расположены латеральнее язычка и на одной линии с ним.
Нормальные миндалины варьируются от едва заметных до довольно заметных. При заражении
они становятся красными, часто покрываются беловато-желтыми выделениями. в
установка перитонзилярного абсцесса, миндалины кажутся асимметричными, а язычок
может отодвигаться от пораженной стороны.Когда это происходит, миндалина может
фактически уменьшают размер ротовой полости, затрудняя дыхание.
Левый перитонзилярный абсцесс.
Отклонение ноты язычок вправо. - Внимательно осмотрите верхнюю и нижнюю линии десен и слизистую оболочку.
 общий, который может казаться довольно сухим, если у пациента обезвоживание.
общий, который может казаться довольно сухим, если у пациента обезвоживание. - Осмотрите зубы, чтобы оценить состояние зубов в целом.
имеет широкое значение, включая:
- Питание (способность есть)
- Внешний вид
- Самоуважение
- Возможность трудоустройства
- Общественное признание
- Системные заболевания (эндокардит и др.)
- Локальные проблемы:
- Глубокое отсутствие доступа к стоматологической помощи привело к тому, что доктора медицинских наук
ответственность за первичные Dx и Rx ряда стоматологических заболеваний.

- Стоматологическая анатомия и экзамен
- 16 верхних зубьев, 16 нижних зубьев
- Осмотреть все зубы и десны руками в перчатках, марлей, языком депрессор и освещение, если ненормально
- Обратите внимание на: Общий вид, отсутствие зубов, сломанные зубы или явные полости; области боли, отека или инфекции
- Если замечены аномальные участки, постарайтесь точно определить зуб / зубы вовлечены, а также степень проблемы.Например, боль произвела постукивание по зубу обычно вызвано корневым абсцессом.
NIH Зуб Сайт
Абсцесс зуба: Абсцесс зуба в области левого моляра. Связанный
Отчетливо видно воспаление левого лица.
Связанный
Отчетливо видно воспаление левого лица. - Попросите пациента высунуть язык за пределы рта, чтобы провести оценку
CN 12. При поражении нервов язык будет отклоняться в сторону
пораженная сторона. Есть ли явные наросты или аномалии? Попросите их перевернуть
язык вверх, чтобы можно было смотреть на изнанку.Если вы видите что-то ненормальное,
захватите язык марлей, чтобы лучше было видно.
Левый CN 12 Дисфункция:
Результат инсульта в L CN 12 Паралич.
Поэтому язык отклоняется влево. - Обратите внимание на любые новообразования на щеках, твердом небе (
рот между зубами), мягкое небо или где-либо еще.
 В частности, пациенты
кто курит или жует табак, подвержен риску плоскоклеточного рака полости рта. Любые районы
которые болезненны или кажутся ненормальными, также следует пальпировать. Надень пару
перчаток, чтобы лучше исследовать эти регионы. На что они похожи? Они
жесткий? В какой степени рост затрагивает более глубокие структуры? Если пациент
чувствует что-то, чего вы не можете видеть, попробуйте заставить кого-то другого держать свет
источник, освободив обе руки, чтобы исследовать ротовую полость двумя языками
депрессоры.
В частности, пациенты
кто курит или жует табак, подвержен риску плоскоклеточного рака полости рта. Любые районы
которые болезненны или кажутся ненормальными, также следует пальпировать. Надень пару
перчаток, чтобы лучше исследовать эти регионы. На что они похожи? Они
жесткий? В какой степени рост затрагивает более глубокие структуры? Если пациент
чувствует что-то, чего вы не можете видеть, попробуйте заставить кого-то другого держать свет
источник, освободив обе руки, чтобы исследовать ротовую полость двумя языками
депрессоры. - Околоушные железы расположены на обеих щеках. Инфекция вызовет боль
и припухлость в этой области, которую можно подтвердить при пальпации. Воздуховоды
которые дренируют околоушные железы, входят в рот на уровне нижних моляров и
легко видны.
 При заражении вы можете выделять гной из
протоков, осторожно пальпируя железу.
При заражении вы можете выделять гной из
протоков, осторожно пальпируя железу.
Масса правой околоушной железы.
Обратите внимание на увеличение справа по сравнению с левым.Обследование щитовидной железы
Перед пальпацией осмотрите область щитовидной железы. Если железа сильно увеличена, вы можете
на самом деле заметьте, как он выступает под кожей.Чтобы найти щитовидную железу, сначала найдите
щитовидный хрящ (он же Яблоко Адамса), который представляет собой выпуклость по средней линии к вершине
передняя поверхность шеи. Это особенно заметно у худых мужчин, сидит на
кольца трахеи, и лучше всего видно, когда пациент наклоняет голову назад.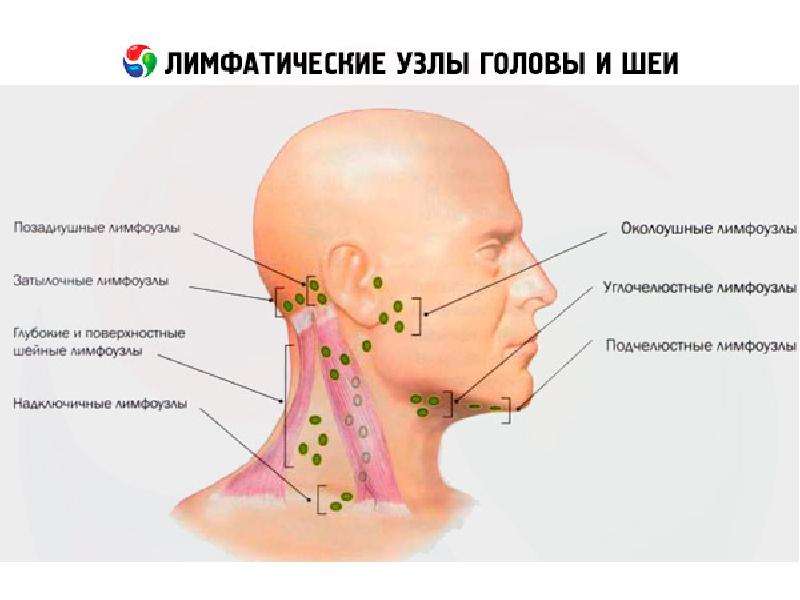 Отклонение
в ту или иную сторону обычно ассоциируется с внутригрудной патологией.Например,
воздух, попавший в одну плевральную полость (известную как пневмоторакс), может создавать достаточное давление, чтобы
что он разрушает легкое с этой стороны, вызывая структуры средостения, а также
трахею, чтобы подтолкнуть ее к противоположной груди. Это отклонение может быть видно на
осмотр и может быть усилен, осторожно поместив палец в верхнюю часть щитовидной железы
хрящ и отмечая его положение относительно средней линии.Щитовидная железа лежит
примерно на 2-3 см ниже щитовидного хряща по обе стороны от трахеальных колец,
что может быть или не быть очевидным при визуальном осмотре. Если вы не уверены, дайте пациенту
стакан воды и пусть они проглотят, наблюдая за этим регионом.
Отклонение
в ту или иную сторону обычно ассоциируется с внутригрудной патологией.Например,
воздух, попавший в одну плевральную полость (известную как пневмоторакс), может создавать достаточное давление, чтобы
что он разрушает легкое с этой стороны, вызывая структуры средостения, а также
трахею, чтобы подтолкнуть ее к противоположной груди. Это отклонение может быть видно на
осмотр и может быть усилен, осторожно поместив палец в верхнюю часть щитовидной железы
хрящ и отмечая его положение относительно средней линии.Щитовидная железа лежит
примерно на 2-3 см ниже щитовидного хряща по обе стороны от трахеальных колец,
что может быть или не быть очевидным при визуальном осмотре. Если вы не уверены, дайте пациенту
стакан воды и пусть они проглотят, наблюдая за этим регионом. Ткань щитовидной железы вместе с
все соседние структуры будут двигаться вверх и вниз при глотании. Нормальная щитовидная железа
не видно, поэтому не стоит выполнять это упражнение на глотание, если вы не видите
что-нибудь на грубой проверке.
Ткань щитовидной железы вместе с
все соседние структуры будут двигаться вверх и вниз при глотании. Нормальная щитовидная железа
не видно, поэтому не стоит выполнять это упражнение на глотание, если вы не видите
что-нибудь на грубой проверке.
Расположение щитовидной железы
Пальпация: щитовидную железу можно исследовать, когда вы стоите впереди или позади нее. терпеливый.Осмотр сзади пациента описан ниже:
- Встаньте позади пациента и поместите три средних пальца любой руки.
по средней линии шеи, чуть ниже подбородка.
 Осторожно проведите их вниз
пока вы не достигнете вершины щитовидного хряща, первой твердой структуры
с которым вы вступаете в контакт. Слегка надавливайте, иначе это может
быть неудобным.Убедитесь, что вы рассказываете своим пациентам, что делаете
чтобы они знали, что вы не пытаетесь их задушить! На хряще есть небольшая выемка
в верхней части и составляет примерно 1,5-2 см в длину. Как вы на самом деле не можете
увидеть область, которую вы изучаете, может быть полезно потренироваться впереди
зеркала. Вы также можете попытаться определить и почувствовать структуры из
спереди, глядя на рассматриваемую область перед выполнением экзамена с
за.
Осторожно проведите их вниз
пока вы не достигнете вершины щитовидного хряща, первой твердой структуры
с которым вы вступаете в контакт. Слегка надавливайте, иначе это может
быть неудобным.Убедитесь, что вы рассказываете своим пациентам, что делаете
чтобы они знали, что вы не пытаетесь их задушить! На хряще есть небольшая выемка
в верхней части и составляет примерно 1,5-2 см в длину. Как вы на самом деле не можете
увидеть область, которую вы изучаете, может быть полезно потренироваться впереди
зеркала. Вы также можете попытаться определить и почувствовать структуры из
спереди, глядя на рассматриваемую область перед выполнением экзамена с
за. - Пройдите пальцами по щитовидному хрящу, пока не дойдете до
горизонтальная бороздка, отделяющая его от перстневидного хряща (первая
трахеальное кольцо).
 Вы должны почувствовать небольшое углубление (едва заметное
принимает кончик вашего пальца) между этими двумя структурами, прямо в
средняя линия. Это перстневидно-тироидная мембрана, место возникновения трахеи.
доступ в случае обструкции верхних дыхательных путей.
Вы должны почувствовать небольшое углубление (едва заметное
принимает кончик вашего пальца) между этими двумя структурами, прямо в
средняя линия. Это перстневидно-тироидная мембрана, место возникновения трахеи.
доступ в случае обструкции верхних дыхательных путей. - Продолжайте идти вниз, пока не дойдете до следующего четко очерченного кольца трахеи.
Теперь проведите тремя пальцами обеих рук по обе стороны от колец. В
щитовидная железа простирается от этой точки вниз примерно на 2-3 см вдоль
каждая сторона. Две основные доли соединены небольшим перешейком, доходящим до
через среднюю линию и почти никогда не прощупывается.Примените очень легкое давление, когда
вы пальпируете, так как нормальная ткань щитовидной железы не очень заметна и легко
сжимаемый.
 Если вы не уверены или желаете подтверждения, попросите пациента выпить
вода при пальпации. Железа должна скользить под вашими пальцами, пока она
движется вверх вместе с хрящевыми кольцами. Требуется очень мягкий, опытный
прикоснуться, чтобы на самом деле почувствовать эту структуру, поэтому не расстраивайтесь, если
вы не можете ничего идентифицировать.
Если вы не уверены или желаете подтверждения, попросите пациента выпить
вода при пальпации. Железа должна скользить под вашими пальцами, пока она
движется вверх вместе с хрящевыми кольцами. Требуется очень мягкий, опытный
прикоснуться, чтобы на самом деле почувствовать эту структуру, поэтому не расстраивайтесь, если
вы не можете ничего идентифицировать.Обследование щитовидной железы
- Обратите внимание на несколько моментов, когда вы пытаетесь определить щитовидную железу: Если увеличена
(и это субъективное ощущение, которое у вас разовьется после многих экзаменов),
это симметрично так? Односторонний vs.двусторонний? Есть дискретные узелки
в любой доле? Если железа кажется твердой, прикреплена ли она к соседнему
структуры (то есть прикреплены к подлежащей ткани .
 . соответствуют злокачественной опухоли)
или свободно передвигается (т.е. перемещается вверх и вниз при глотании)? Если есть беспокойство
re: злокачественное новообразование, тщательное обследование лимфатических узлов (описанное выше) важно, поскольку
это самый распространенный сайт распространения.
. соответствуют злокачественной опухоли)
или свободно передвигается (т.е. перемещается вверх и вниз при глотании)? Если есть беспокойство
re: злокачественное новообразование, тщательное обследование лимфатических узлов (описанное выше) важно, поскольку
это самый распространенный сайт распространения.
Как определить разницу: увеличение лимфатических узлов при лейкемии VS во время инфекции
Увеличение лимфатических узлов возникает как симптом лейкемии примерно у 20% пациентов до постановки диагноза. Лимфатические узлы, также называемые «опухшими железами», представляют собой комки ткани размером с горошину, содержащие лейкоциты. При увеличении их можно почувствовать или увидеть как приподнятые шишки под кожей, чаще всего в области шеи, подмышек или в области паха.
В подавляющем большинстве случаев увеличенные лимфатические узлы указывают не более чем на то, что ваше тело борется с такой инфекцией, как тонзиллит или даже простуда. Однако из-за этого увеличенные лимфатические узлы можно легко принять за безвредные, хотя на самом деле они могут быть предупреждающим признаком чего-то более серьезного, например, рака крови.
Однако из-за этого увеличенные лимфатические узлы можно легко принять за безвредные, хотя на самом деле они могут быть предупреждающим признаком чего-то более серьезного, например, рака крови.
« Я записался на прием к своему терапевту после работы. Он подумал, что это тонзиллит, поэтому дал мне антибиотики.Однако в конце недели мне стало не лучше. Я вернулся, и меня снова прописали с другим антибиотиком. ”
Определенные характеристики, такие как размер лимфатических узлов, то, как они себя чувствуют или как долго они сохраняются, могут помочь отличить опухоль, вызванную инфекцией, от опухоли, вызванной лейкемией или другим типом рака крови. Выявление разницы между безвредными и вредными лимфатическими узлами может иметь решающее значение для ранней диагностики лейкемии.
Заметить разницу
Хотя увеличение лимфатических узлов почти всегда вызвано инфекцией или реакцией на аллергию, есть несколько вещей, на которые вы можете обратить внимание, чтобы определить разницу между лейкемией и инфекцией:
- Они длятся дольше двух недель — Увеличение лимфатических узлов, вызванное инфекцией, обычно снижается в течение двух или трех недель (то есть до тех пор, пока инфекция не будет излечена естественным путем).
 Обязательно посетите своего терапевта, если ваши лимфатические узлы не улучшаются за это время или не улучшаются после приема антибиотиков .
Обязательно посетите своего терапевта, если ваши лимфатические узлы не улучшаются за это время или не улучшаются после приема антибиотиков .
“ Я заметил опухшую железу возле ключицы. После того, как пара недель не пошла на убыль, я записалась на прием к врачу. ”
« Мне сказали, что у меня тяжелая форма тонзиллита, и мне дали двухнедельный курс антибиотиков. Я продолжал ходить на работу, но, похоже, мне не стало лучше. ”
- Они безболезненны — Как ни странно, болезненность, покраснение или тепло в узлах на самом деле являются хорошим признаком, поскольку с большей вероятностью указывают на инфекцию узла.Важно, чтобы безболезненные уплотнения осмотрел терапевт, чтобы определить причину увеличения. При этом лейкемия или лимфома (другой тип рака крови) могут иногда вызывать болезненные лимфатические узлы. Это потому, что они могут вырасти достаточно большими, чтобы давить на окружающие нервы или другие органы, вызывая боль.

« Я заметил шишку на линии подбородка. Я не особо задумывался об этом, поскольку предполагал, что это просто кусок жира, естественный с возрастом.Это было совсем не больно, но немного мешало. ”
- Они продолжают расти в размерах — В опухшем состоянии во время инфекции лимфатические узлы могут увеличиваться до размера полдюйма в диаметре. Лимфатические узлы размером около 1 или 2 дюйма или больше не являются нормальными и должны быть тщательно осмотрены терапевтом. Поскольку увеличенные лимфатические узлы часто безболезненны, иногда они могут увеличиваться в размерах еще до того, как человек их заметит.
“ У меня была шишка сбоку на шее.Однажды я был на работе, и парень на столе рядом со мной сказал, что он становится все больше, поэтому я пошел к своему врачу. ”
- Вы не можете понять, что вызвало их увеличение.
 — Обычно у вас есть довольно хорошее представление о том, почему ваш лимфатический узел опух, например, у вас может быть простуда или инфекция зубов. Вам следует записаться на прием к терапевту, если у вас опухла железа, а нет других признаков болезни или инфекции .
— Обычно у вас есть довольно хорошее представление о том, почему ваш лимфатический узел опух, например, у вас может быть простуда или инфекция зубов. Вам следует записаться на прием к терапевту, если у вас опухла железа, а нет других признаков болезни или инфекции . - Они твердые или неподвижные — К сожалению, помимо того, что они безболезненны и аномально большие, опухшие лимфатические узлы при лейкемии или лимфоме имеют тенденцию ощущаться очень похожими на инфицированные лимфатические узлы. Однако иногда они могут ощущаться очень твердыми, и их нельзя сдвинуть, когда их толкают. Здоровые лимфатические узлы более эластичны, чем окружающие ткани, но не твердые, как камень. Любые твердые, сильно увеличенные шишки на шее, паху или под мышками, которые не двигаются при толкании, могут указывать на лимфому или другой тип рака и должны быть обследованы вашим терапевтом.
- Вы также испытываете другие симптомы лейкемии — Симптомы лейкемии обычно возникают группами.
 Если вы заметили какие-либо другие симптомы, такие как ночная потливость , стойкая лихорадка (более 3-4 дней) или необъяснимая потеря веса , немедленно обратитесь к врачу.
Если вы заметили какие-либо другие симптомы, такие как ночная потливость , стойкая лихорадка (более 3-4 дней) или необъяснимая потеря веса , немедленно обратитесь к врачу.
« Я чувствовал себя очень грубым, очень усталым и слабым. Я тоже похудела, у меня увеличились лимфатические узлы, и я был очень эмоциональным. ”
Что такое лимфатические узлы и почему они увеличиваются?
Лимфатические узлы — это небольшие структуры в форме фасоли, которые расположены в виде виноградных гроздей по всему телу.Они являются частью лимфатической системы, которая переносит жидкость (называемую лимфой) по телу. Лимфатическая жидкость поглощает любые отходы из крови, а также любые вирусы и бактерии, которые пытаются заразить организм.
Лимфатические узлы «отбирают» лимфу на предмет любых вредоносных вторжений и «предупреждают» иммунную систему в случае обнаружения вирусов или бактерий. Когда иммунная система предупреждена, лимфатические узлы в области, ближайшей к инфекции, могут увеличиваться в размерах из-за воспаления. Поэтому обычно увеличенные лимфатические узлы являются лишь признаком того, что они очень стараются избавиться от инфекции.
Когда иммунная система предупреждена, лимфатические узлы в области, ближайшей к инфекции, могут увеличиваться в размерах из-за воспаления. Поэтому обычно увеличенные лимфатические узлы являются лишь признаком того, что они очень стараются избавиться от инфекции.
При лейкозе увеличение лимфатических узлов вызывается накоплением большого количества раковых клеток, перенесенных из костного мозга. Иногда при лейкемии или лимфоме болезнь находится в «активном» состоянии и вырабатывает большое количество дисфункциональных лейкоцитов. Однако иногда болезнь может «замедляться», и некоторые клетки могут погибнуть. Это может означать, что увеличенные лимфатические узлы могут изменяться в размере, увеличиваться и уменьшаться с течением времени.
« Я хорошо знал о шишках и шишках, но они у меня были какое-то время, и они всегда выскакивали, если меня сбивали.Мой врач спросил, не увеличились ли у меня лимфатические узлы под мышками или в паху. Я сказал нет, но затем он сказал, что что-то почувствовал, и спросил, могу ли я остаться для анализа крови.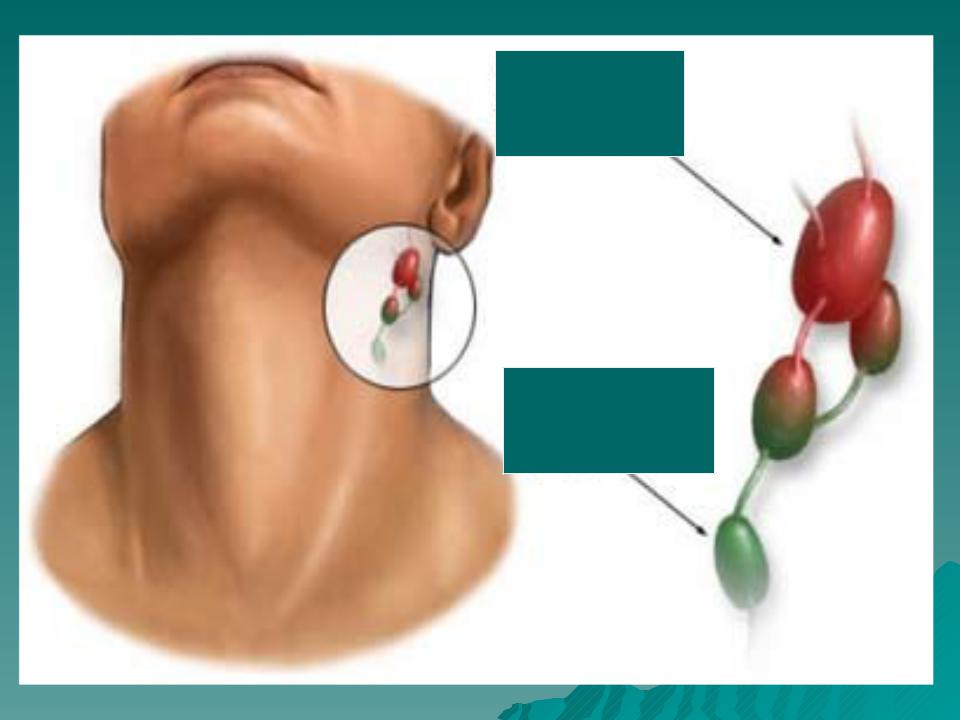 ”
”
Когда мне следует беспокоиться?
Важно не заниматься самодиагностикой. Не каждому человеку с увеличенными лимфатическими узлами требуется немедленное обследование у врача, а если у вас опухшие лимфатические узлы, не следует сразу ожидать рака, поскольку это вряд ли может быть причиной.
Однако не забудьте посетить врача, если вы чувствуете, что лимфатические узлы на шее или подмышках выпирают больше, чем обычно, безболезненны или действуют дольше, чем вы ожидали. Иногда инфекции, такие как тонзиллит, инфекции уха или горла, действительно требуют посещения терапевта, если они особенно тяжелы. Вам могут быть прописаны антибиотики, однако не забудьте вернуться к терапевту, если ваши симптомы не улучшатся.
Знание того, какие другие симптомы типичны для лейкемии, имеет решающее значение для того, чтобы помочь вам быстрее принять решение о посещении терапевта для анализа крови.Свяжите точки между симптомами лейкемии и точечной лейкемии как можно скорее.
Для получения информации о других симптомах лейкемии щелкните здесь.
лимфатических узлов — опухшие | Advocare Summit Педиатрия
Это симптом вашего ребенка?
- Увеличение размера одного или нескольких лимфатических узлов. Большинство в шее.
- Также включает увеличенные лимфатические узлы в подмышечной впадине или паху.
- Он больше, чем такой же узел на другой стороне тела.
- Нормальные узлы обычно имеют диаметр менее ½ дюйма (12 мм).Это размер горошины или печеной фасоли.
Если НЕТ, попробуйте одно из следующих:
Причины увеличения лимфатических узлов
- Узлы шеи. Чаще всего поражаются шейные (шейные) узлы. Это связано с множеством респираторных инфекций, возникающих в детстве.
- Вирусная инфекция горла. Это наиболее частая причина опухших узлов на шее. Увеличенные узлы обычно имеют диаметр от ½ до 1 дюйма (12-25 мм).
 Они одинаковые с каждой стороны.
Они одинаковые с каждой стороны. - Бактериальная инфекция горла. Распухший узел при бактериальной инфекции горла обычно находится только с одной стороны. Он может быть довольно большим; более 1 дюйма (25 мм) в поперечнике. Это примерно размером с четверть. Чаще всего это узел, дренирующий миндалину.
- Разрушение или абсцесс зуба. Это вызывает опухший болезненный узел под челюстной костью. Задействован только один узел. Нижняя часть лица также может быть опухшей с этой стороны.
- Распухшие узлы подмышек. Причины включают кожные инфекции (например, импетиго).Сыпь (например, от ядовитого плюща) может сделать то же самое.
- Распухшие узлы в паху. Причины включают кожные инфекции (например, микоз). Причиной может быть остающийся посторонний предмет (например, осколок).
- Бритье. Девочки-подростки могут вызвать легкие инфекции при бритье ног.
- Широко распространенные опухшие узлы.
 Повсюду опухшие узлы указывают на распространение инфекции в крови. Пример — инфекционное моно. Широко распространенные высыпания, такие как экзема, также могут вызывать увеличение всех узлов.
Повсюду опухшие узлы указывают на распространение инфекции в крови. Пример — инфекционное моно. Широко распространенные высыпания, такие как экзема, также могут вызывать увеличение всех узлов. - Нормальные узлы. Лимфатические узлы всегда можно прощупать в области шеи и паха. Они размером с боб. Они никогда не уходят.
Лимфатические узлы: что они истощают
- Лимфатические узлы заполнены лейкоцитами. Они фильтруют лимфатическую жидкость, поступающую из определенных частей тела. Они борются с инфекциями.
- Передние шейные узлы . Они осушают нос, горло и нижнюю часть лица.
- Узлы шеи в спине. Они дренируют кожу головы.
- Узлы подмышек. Они дренируют руки и верхнюю грудную стенку.
- Паховые узлы. Осушает ноги и нижнюю стенку живота.
Обычные объекты, используемые для определения размера
- Ластик для горошины или карандаша: дюйма или 6 мм
- Размер: дюйма или 1,8 см
- Четверть: 1 дюйм или 2,5 см
- Мяч для гольфа: 1 ½ дюйма или 3,8 см
- Теннисный мяч: 2 ½ дюйма или 6,4 см
Когда вызывать лимфатические узлы — опухшие
Позвоните врачу или обратитесь за помощью сейчас
| Связаться с врачом в течение 24 часов
Обратиться к врачу в рабочее время
| Самостоятельный уход на дому
|
Позвоните врачу или обратитесь за помощью сейчас
- Узел на шее вызывает проблемы с дыханием, глотанием или питьем
- Повышение температуры тела выше 104 ° F (40 ° C)
- Кожа над узлом красная
- Узел становится намного больше, чем 6 часов или меньше
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что ваш ребенок нуждается в осмотре, и проблема является неотложной
Связаться с врачом в течение 24 часов
- 1 дюйм или более (2.
 5 см или более) размером по размеру
5 см или более) размером по размеру - Очень нежный на ощупь
- Возраст менее 3 месяцев
- Узел ограничивает движение шеи, руки или ноги
- Зубная боль с опухшим узлом под челюстной костью
- Лихорадка длится дольше более 3 дней
- Вы думаете, что ваш ребенок нуждается в осмотре, но проблема не является срочной
Обратиться к врачу в рабочее время
- На шее, а также есть боль в горле
- Большие узлы в 2 или более частях тело
- Причина опухшего узла не ясна
- Большой узел сохраняется более 1 месяца
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Слегка увеличенный лимфатический узел
Рекомендации по уходу за маленькими лимфатическими узлами
- Что следует знать о нормальных узлах:
- Если вы обнаружили узел размером с горошину или фасоль, это нормально.Нормальные лимфатические узлы меньше ½ дюйма или 12 мм.

- Не ищите лимфатические узлы, их всегда можно найти. Их легко найти в области шеи и паха.
- Если вы обнаружили узел размером с горошину или фасоль, это нормально.Нормальные лимфатические узлы меньше ½ дюйма или 12 мм.
- Что следует знать о опухших узлах, вызванных вирусной инфекцией:
- Вирусные инфекции горла и простудные заболевания могут привести к увеличению лимфатических узлов на шее. Они могут увеличиваться вдвое. Они также могут стать нежными.
- Это нормальная реакция. Это означает, что лимфатический узел борется с инфекцией и хорошо выполняет свою работу.
- Вот несколько советов по уходу, которые должны помочь.
- Лекарство от боли:
- Чтобы облегчить боль, дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Используйте по мере необходимости.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).

- Примечание. Температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: Держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Не сжимайте:
- Не сжимайте лимфатические узлы.
- Причина: это может помешать им вернуться к нормальному размеру.
- Вернуться в школу:
- Одни только опухшие лимфатические узлы не могут быть переданы другим.
- Если опухшие узлы вызваны вирусным заболеванием, ваш ребенок может вернуться в школу.Подождите, пока температура не пройдет. Ваш ребенок должен чувствовать себя достаточно хорошо, чтобы заниматься обычной деятельностью.
- Чего ожидать:
- После того, как инфекция исчезнет, узлы медленно вернутся к нормальному размеру.
- Это может занять от 2 до 4 недель.
- Однако они никогда полностью не исчезнут.
- Позвоните своему врачу, если:
- Узел получил 1 дюйм (2,5 см) или больше
- Большой узел длится более 1 месяца
- Вы считаете, что вашего ребенка нужно осматривать
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Авторские права 2000-2020. Schmitt Pediatric Guidelines LLC.
Распухшие железы могут сигнализировать о болезни
Если у вас когда-либо была ангина, скорее всего, у вас были опухшие железы.
В вашем теле есть система лимфатических узлов или лимфатических узлов, которые в основном находятся в области шеи, подбородка, подмышек, груди и паха.Лимфатические узлы действуют как фильтр для вашего тела, задерживая вирусы и бактерии, прежде чем они смогут повлиять на другие части вашего тела.
Как правило, увеличение лимфатических узлов связано с инфекцией или основным заболеванием.
Сначала вы можете заметить боль или болезненность вокруг пораженного лимфатического узла, который может увеличиться до размера горошины или фасоли. Другие симптомы, которые часто сопровождают увеличение лимфатических узлов, могут включать насморк, боль в горле, кашель и другие признаки инфекции верхних дыхательных путей; лихорадка или ночная потливость.
Некоторые из наиболее частых причин увеличения лимфатических узлов включают вирусные или бактериальные инфекции, такие как простуда, монофагия или фарингит. По мере того, как инфекция проходит, опухоль спадает.
Ваш врач может назначить антибиотики для лечения основной бактериальной инфекции или порекомендовать ибупрофен или ацетаминофен для снижения температуры или облегчения боли. Теплые компрессы также могут уменьшить отек.
В других случаях увеличение лимфатических узлов может указывать на основное заболевание, такое как аутоиммунные расстройства, включая волчанку или ревматоидный артрит.В таких случаях ваш врач будет работать с вами для лечения основного заболевания.
Увеличенные лимфатические узлы, хотя и не так часто, могут указывать на рак, и в этом случае лечение может включать хирургическое вмешательство, лучевую терапию или химиотерапию.
В большинстве случаев опухоль должна уменьшаться по мере того, как инфекция проходит. Это может занять около двух недель. В более серьезных случаях, таких как рак, опухоль может быть хронической и не исчезнуть.
Вам следует обратиться к врачу, если опухоль сохраняется и не проходит в течение двух-четырех недель, если лимфатические узлы становятся твердыми или эластичными, если опухоль возникает при необъяснимой потере веса, ночной потливости или постоянной лихорадке, или если опухоль появляется при нет причин.
Когда ваши медицинские потребности не терпят отлагательства, Edward-Elmhurst Health предлагает сертифицированных поставщиков услуг, готовых оказать помощь в неотложных случаях. Найдите ближайшую к вам клинику или центр неотложной медицинской помощи.
.





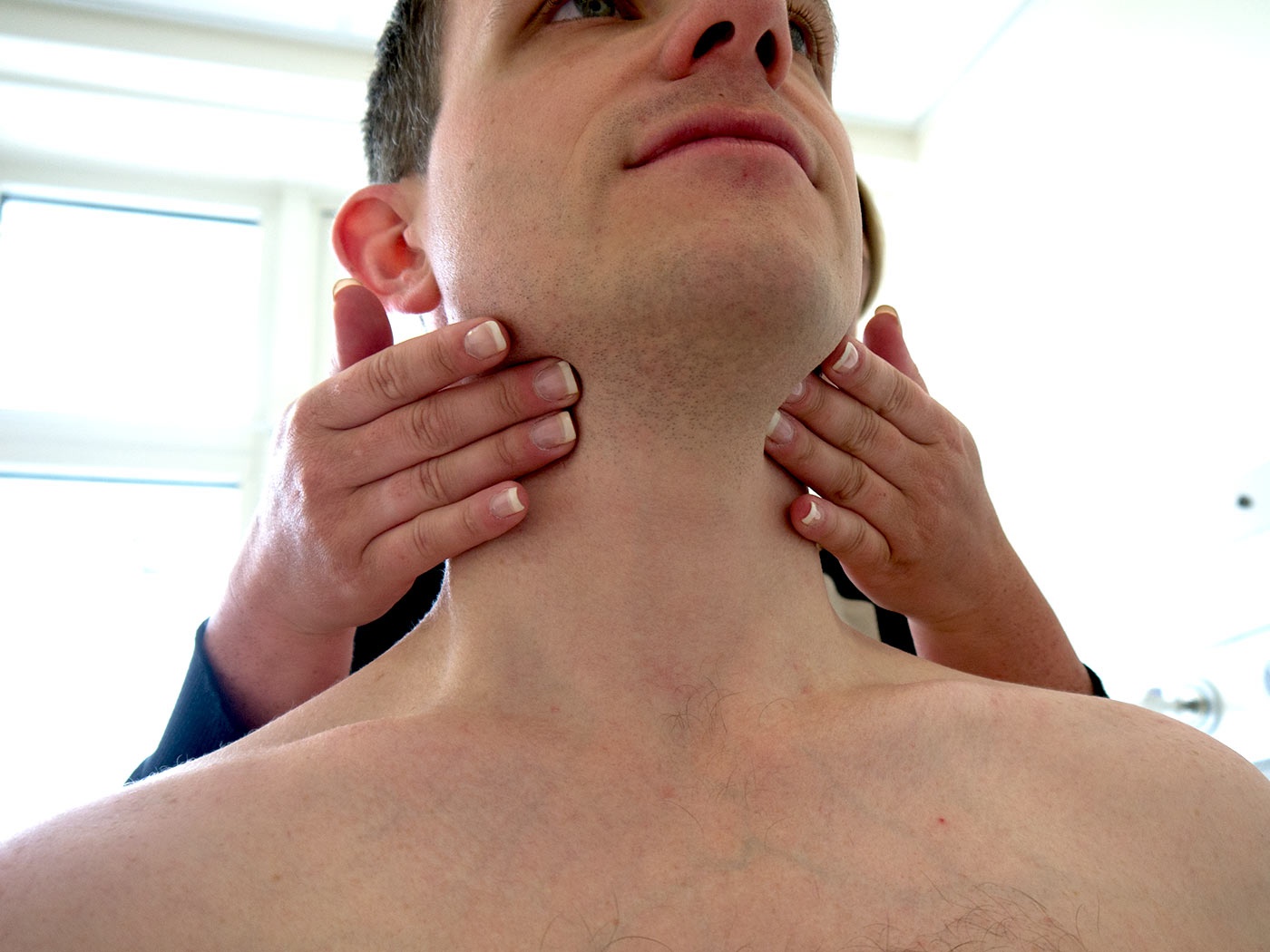



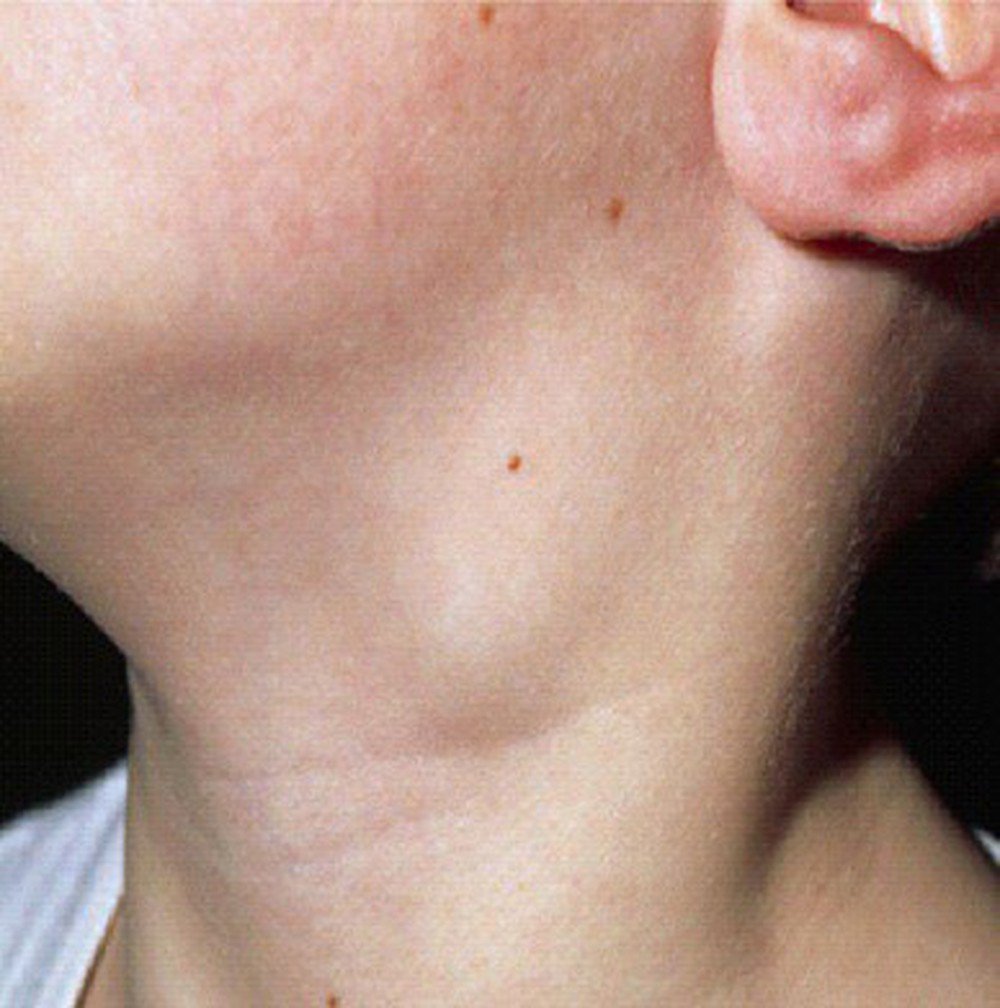 Если обнаружены патологии, обратитесь к стоматологу.
Если обнаружены патологии, обратитесь к стоматологу.
 При этом чаще всего такими заболеваниями становятся острые вирусные или респираторные болезни (грипп, ангина, краснуха, стоматит, паротит, ветрянка и прочие).
При этом чаще всего такими заболеваниями становятся острые вирусные или респираторные болезни (грипп, ангина, краснуха, стоматит, паротит, ветрянка и прочие).






 Например, у вас нет инфекции, которая могла бы вызвать опухоль.
Например, у вас нет инфекции, которая могла бы вызвать опухоль.
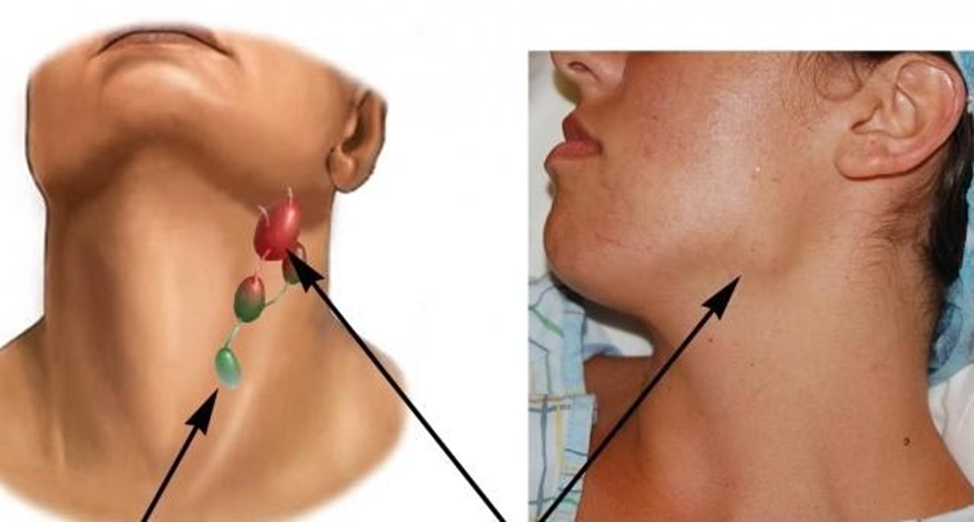

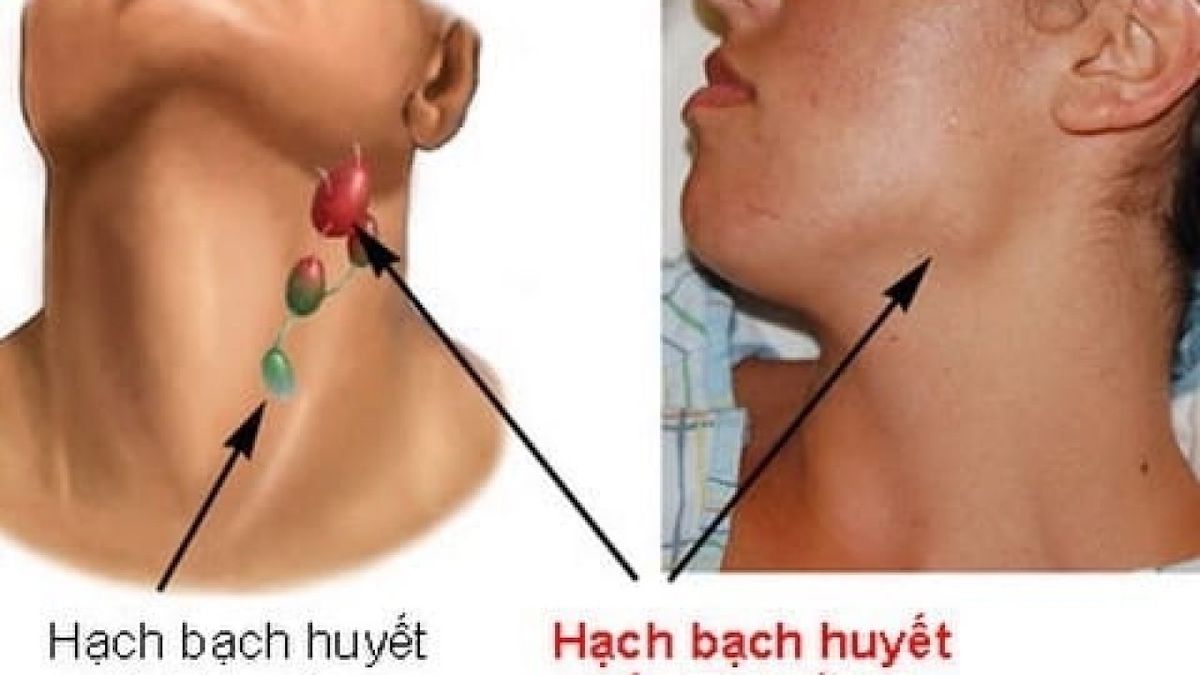 Эта мышца позволяет голове поворачиваться вправо и влево. Правый SCM превращает
идите налево и наоборот.
Их можно легко идентифицировать, попросив пациента повернуть голову в вашу
рука, пока вы оказываете сопротивление.
Дренаж: внутренние структуры глотки, а также задняя часть глотки.
глотка, миндалины и щитовидная железа.
Эта мышца позволяет голове поворачиваться вправо и влево. Правый SCM превращает
идите налево и наоборот.
Их можно легко идентифицировать, попросив пациента повернуть голову в вашу
рука, пока вы оказываете сопротивление.
Дренаж: внутренние структуры глотки, а также задняя часть глотки.
глотка, миндалины и щитовидная железа.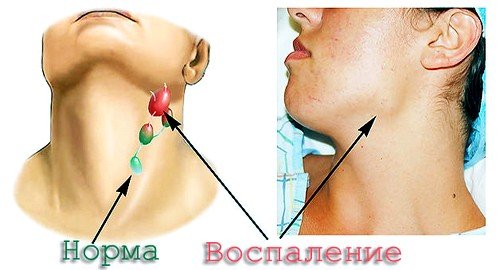 Дренаж: миндалина и
задние отделы глотки.
Дренаж: миндалина и
задние отделы глотки.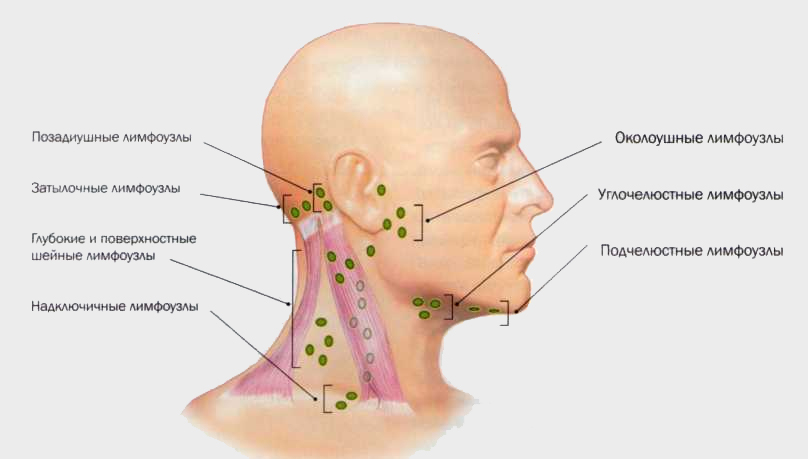 Е. Прилипшая друг к другу), фиксированная (т. Е. Не свободно подвижная, а
скорее прилип к
нижележащая ткань) и со временем увеличиваются в размерах.
Е. Прилипшая друг к другу), фиксированная (т. Е. Не свободно подвижная, а
скорее прилип к
нижележащая ткань) и со временем увеличиваются в размерах. Любая техника приемлема.
Если вы исследуете правое ухо, то прицел должен находиться в вашей правой руке.
Любая техника приемлема.
Если вы исследуете правое ухо, то прицел должен находиться в вашей правой руке. Двигайтесь небольшими шагами. Старайтесь не шевелить прицелом
слишком много, так как внешний канал довольно чувствителен. Я считаю полезным
вытяните мизинец и безымянный пальцы правой руки и положите их на
сторона головы пациента, оказывающая стабилизирующее действие. По мере продвижения,
обратите внимание на внешний вид наружного канала. В обстановке
инфекция, называемая наружным отитом, стенки становятся красными, опухшими и могут
не размещать зеркало.В нормальном состоянии должно быть много
комнаты. Если воск, который выглядит коричневатым, неровным и мягким, затемняет ваш
посмотреть, остановиться и перейти на другую сторону. Не пытайтесь извлечь его, пока / если
вы прошли специальную подготовку в этой области! Есть фармакологические средства
смягчающего воска, который затем можно легко орошать из канала.
Двигайтесь небольшими шагами. Старайтесь не шевелить прицелом
слишком много, так как внешний канал довольно чувствителен. Я считаю полезным
вытяните мизинец и безымянный пальцы правой руки и положите их на
сторона головы пациента, оказывающая стабилизирующее действие. По мере продвижения,
обратите внимание на внешний вид наружного канала. В обстановке
инфекция, называемая наружным отитом, стенки становятся красными, опухшими и могут
не размещать зеркало.В нормальном состоянии должно быть много
комнаты. Если воск, который выглядит коричневатым, неровным и мягким, затемняет ваш
посмотреть, остановиться и перейти на другую сторону. Не пытайтесь извлечь его, пока / если
вы прошли специальную подготовку в этой области! Есть фармакологические средства
смягчающего воска, который затем можно легко орошать из канала.
 Часть, которая находится ближе всего к верху барабана, называется
боковой отросток и обычно наиболее заметен. Наконечник на
самый нижний аспект — это умбо.
Часть, которая находится ближе всего к верху барабана, называется
боковой отросток и обычно наиболее заметен. Наконечник на
самый нижний аспект — это умбо. Это называется выпотом в среднем ухе.
и может вызвать выпирание барабана наружу.
Это называется выпотом в среднем ухе.
и может вызвать выпирание барабана наружу.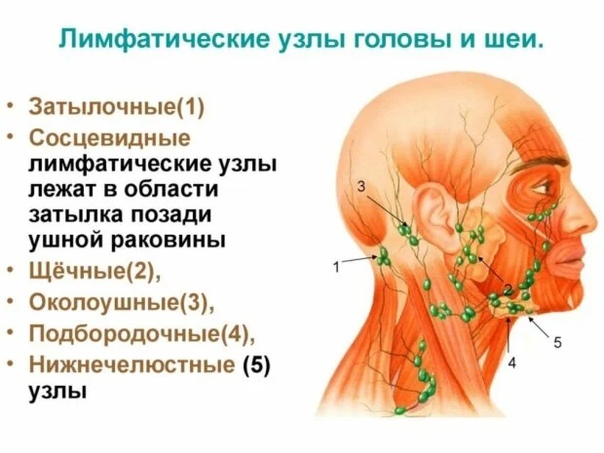 Положение руки обратное.
Положение руки обратное. Он может сильно покраснеть на фоне
инфекция.
Он может сильно покраснеть на фоне
инфекция.
 Это может вызвать дискомфорт при воспалении пазухи.
Это может вызвать дискомфорт при воспалении пазухи. Если вы все еще не можете
чтобы увидеть, поместите лезвие языка � назад на язык и надавите, пока
пациент снова говорит «А», надеясь улучшить ваше мнение. Это вызывает некоторые
людей кляп, особенно когда лезвие надвигается на более проксимальный
аспекты языка. Иногда бывает важно определить,
рвотный рефлекс функциональный (т.е.грамм. после инсульта с нарушением CN 9 или 10;
или определить, может ли пациент с пониженным уровнем сознания
чтобы защитить дыхательные пути от аспирации). Это делается касанием ватной палочки.
против задней части глотки, язычка или языка. Делать не надо
это во время вашего обычного экзамена, так как это может быть довольно вредно!
Если вы все еще не можете
чтобы увидеть, поместите лезвие языка � назад на язык и надавите, пока
пациент снова говорит «А», надеясь улучшить ваше мнение. Это вызывает некоторые
людей кляп, особенно когда лезвие надвигается на более проксимальный
аспекты языка. Иногда бывает важно определить,
рвотный рефлекс функциональный (т.е.грамм. после инсульта с нарушением CN 9 или 10;
или определить, может ли пациент с пониженным уровнем сознания
чтобы защитить дыхательные пути от аспирации). Это делается касанием ватной палочки.
против задней части глотки, язычка или языка. Делать не надо
это во время вашего обычного экзамена, так как это может быть довольно вредно! При «Ах» язычок поднимается вверх. Отклонение в одну сторону может быть вызвано
параличом CN 9 (язычок отклоняется от пораженной стороны), опухолью или
инфекция.
При «Ах» язычок поднимается вверх. Отклонение в одну сторону может быть вызвано
параличом CN 9 (язычок отклоняется от пораженной стороны), опухолью или
инфекция.
 общий, который может казаться довольно сухим, если у пациента обезвоживание.
общий, который может казаться довольно сухим, если у пациента обезвоживание.
 Связанный
Отчетливо видно воспаление левого лица.
Связанный
Отчетливо видно воспаление левого лица. В частности, пациенты
кто курит или жует табак, подвержен риску плоскоклеточного рака полости рта. Любые районы
которые болезненны или кажутся ненормальными, также следует пальпировать. Надень пару
перчаток, чтобы лучше исследовать эти регионы. На что они похожи? Они
жесткий? В какой степени рост затрагивает более глубокие структуры? Если пациент
чувствует что-то, чего вы не можете видеть, попробуйте заставить кого-то другого держать свет
источник, освободив обе руки, чтобы исследовать ротовую полость двумя языками
депрессоры.
В частности, пациенты
кто курит или жует табак, подвержен риску плоскоклеточного рака полости рта. Любые районы
которые болезненны или кажутся ненормальными, также следует пальпировать. Надень пару
перчаток, чтобы лучше исследовать эти регионы. На что они похожи? Они
жесткий? В какой степени рост затрагивает более глубокие структуры? Если пациент
чувствует что-то, чего вы не можете видеть, попробуйте заставить кого-то другого держать свет
источник, освободив обе руки, чтобы исследовать ротовую полость двумя языками
депрессоры.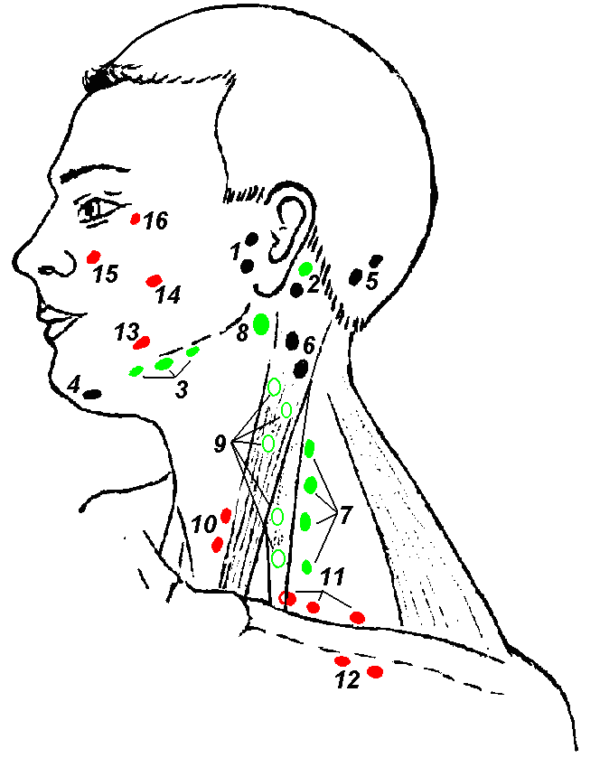 При заражении вы можете выделять гной из
протоков, осторожно пальпируя железу.
При заражении вы можете выделять гной из
протоков, осторожно пальпируя железу. Осторожно проведите их вниз
пока вы не достигнете вершины щитовидного хряща, первой твердой структуры
с которым вы вступаете в контакт. Слегка надавливайте, иначе это может
быть неудобным.Убедитесь, что вы рассказываете своим пациентам, что делаете
чтобы они знали, что вы не пытаетесь их задушить! На хряще есть небольшая выемка
в верхней части и составляет примерно 1,5-2 см в длину. Как вы на самом деле не можете
увидеть область, которую вы изучаете, может быть полезно потренироваться впереди
зеркала. Вы также можете попытаться определить и почувствовать структуры из
спереди, глядя на рассматриваемую область перед выполнением экзамена с
за.
Осторожно проведите их вниз
пока вы не достигнете вершины щитовидного хряща, первой твердой структуры
с которым вы вступаете в контакт. Слегка надавливайте, иначе это может
быть неудобным.Убедитесь, что вы рассказываете своим пациентам, что делаете
чтобы они знали, что вы не пытаетесь их задушить! На хряще есть небольшая выемка
в верхней части и составляет примерно 1,5-2 см в длину. Как вы на самом деле не можете
увидеть область, которую вы изучаете, может быть полезно потренироваться впереди
зеркала. Вы также можете попытаться определить и почувствовать структуры из
спереди, глядя на рассматриваемую область перед выполнением экзамена с
за.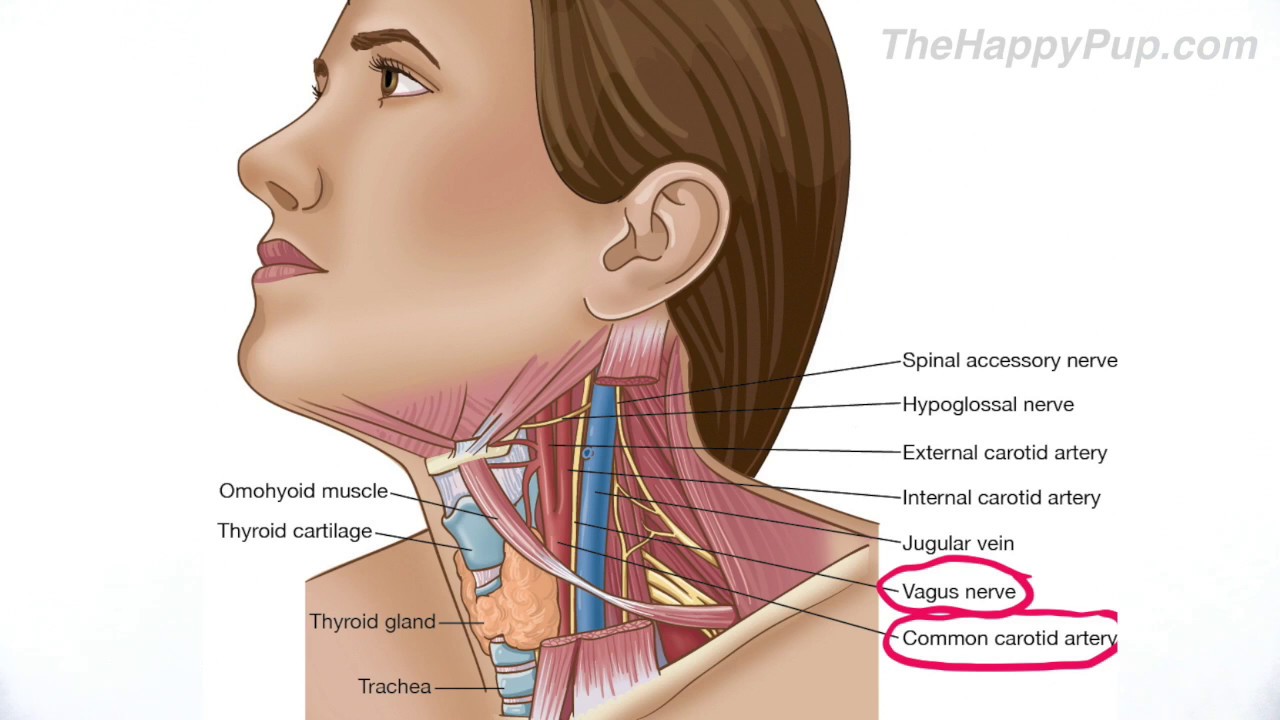 Вы должны почувствовать небольшое углубление (едва заметное
принимает кончик вашего пальца) между этими двумя структурами, прямо в
средняя линия. Это перстневидно-тироидная мембрана, место возникновения трахеи.
доступ в случае обструкции верхних дыхательных путей.
Вы должны почувствовать небольшое углубление (едва заметное
принимает кончик вашего пальца) между этими двумя структурами, прямо в
средняя линия. Это перстневидно-тироидная мембрана, место возникновения трахеи.
доступ в случае обструкции верхних дыхательных путей. Если вы не уверены или желаете подтверждения, попросите пациента выпить
вода при пальпации. Железа должна скользить под вашими пальцами, пока она
движется вверх вместе с хрящевыми кольцами. Требуется очень мягкий, опытный
прикоснуться, чтобы на самом деле почувствовать эту структуру, поэтому не расстраивайтесь, если
вы не можете ничего идентифицировать.
Если вы не уверены или желаете подтверждения, попросите пациента выпить
вода при пальпации. Железа должна скользить под вашими пальцами, пока она
движется вверх вместе с хрящевыми кольцами. Требуется очень мягкий, опытный
прикоснуться, чтобы на самом деле почувствовать эту структуру, поэтому не расстраивайтесь, если
вы не можете ничего идентифицировать.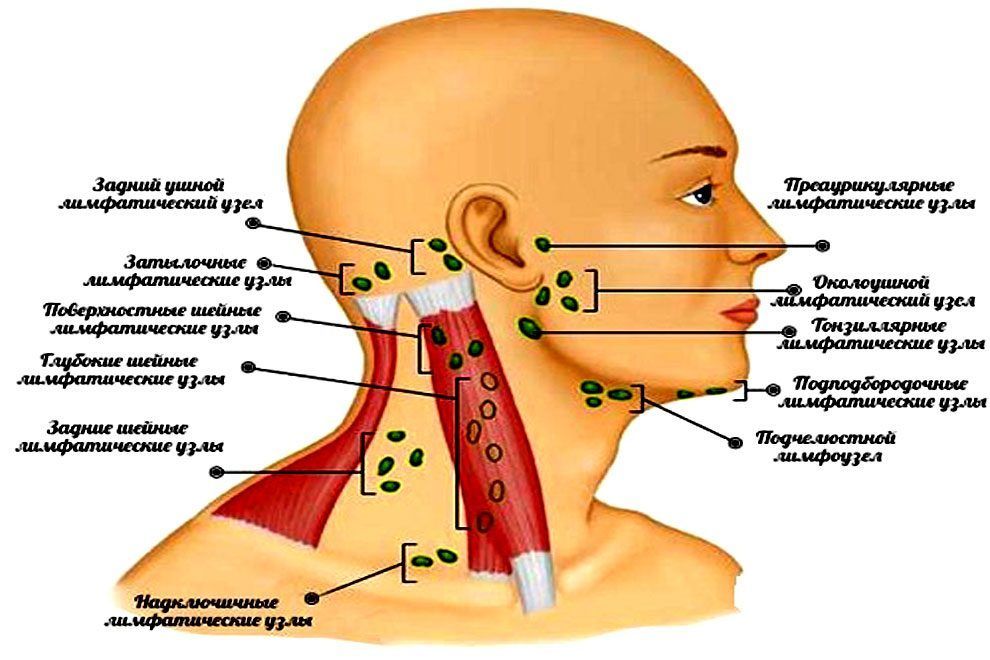 Обязательно посетите своего терапевта, если ваши лимфатические узлы не улучшаются за это время или не улучшаются после приема антибиотиков .
Обязательно посетите своего терапевта, если ваши лимфатические узлы не улучшаются за это время или не улучшаются после приема антибиотиков .
 — Обычно у вас есть довольно хорошее представление о том, почему ваш лимфатический узел опух, например, у вас может быть простуда или инфекция зубов. Вам следует записаться на прием к терапевту, если у вас опухла железа, а нет других признаков болезни или инфекции .
— Обычно у вас есть довольно хорошее представление о том, почему ваш лимфатический узел опух, например, у вас может быть простуда или инфекция зубов. Вам следует записаться на прием к терапевту, если у вас опухла железа, а нет других признаков болезни или инфекции . Если вы заметили какие-либо другие симптомы, такие как ночная потливость , стойкая лихорадка (более 3-4 дней) или необъяснимая потеря веса , немедленно обратитесь к врачу.
Если вы заметили какие-либо другие симптомы, такие как ночная потливость , стойкая лихорадка (более 3-4 дней) или необъяснимая потеря веса , немедленно обратитесь к врачу. Они одинаковые с каждой стороны.
Они одинаковые с каждой стороны. Повсюду опухшие узлы указывают на распространение инфекции в крови. Пример — инфекционное моно. Широко распространенные высыпания, такие как экзема, также могут вызывать увеличение всех узлов.
Повсюду опухшие узлы указывают на распространение инфекции в крови. Пример — инфекционное моно. Широко распространенные высыпания, такие как экзема, также могут вызывать увеличение всех узлов. 5 см или более) размером по размеру
5 см или более) размером по размеру






 Загрузка…
Загрузка… Фото: Eric Allix Rogers
Фото: Eric Allix Rogers




 Если вы много времени проводите на кухне за созданием различных кулинарных шедевров, то, конечно же, не раз сталкивались с ситуацией, когда меры веса или объема в руководстве по приготовлению того или иного блюда указаны не совсем корректно. Опытная хозяйка знает, что закладка ингредиентов «на глаз» может испортить вкус вашего супа, выпечки или второго, тем более если речь идет о таких продуктах, как сахар, соль и различные специи. Итак, столовая ложка сахара. Сколько грамм вмещает данная мера объема? Вроде бы простой вопрос, но ответ на него может дать не каждый. Ведь пока дело не дойдет до приготовления, мы никогда не задумываемся, что вилки, ложки, ножи, стаканы и тарелки в большинстве своем разного размера, который зависит не только от предпочтений хозяйки, но и от страны нашего проживания. Где-то традиционно используют посуду небольшого размера, а где-то, например в Америке, порционные тарелки напоминают гигантские сервировочные блюда.
Если вы много времени проводите на кухне за созданием различных кулинарных шедевров, то, конечно же, не раз сталкивались с ситуацией, когда меры веса или объема в руководстве по приготовлению того или иного блюда указаны не совсем корректно. Опытная хозяйка знает, что закладка ингредиентов «на глаз» может испортить вкус вашего супа, выпечки или второго, тем более если речь идет о таких продуктах, как сахар, соль и различные специи. Итак, столовая ложка сахара. Сколько грамм вмещает данная мера объема? Вроде бы простой вопрос, но ответ на него может дать не каждый. Ведь пока дело не дойдет до приготовления, мы никогда не задумываемся, что вилки, ложки, ножи, стаканы и тарелки в большинстве своем разного размера, который зависит не только от предпочтений хозяйки, но и от страны нашего проживания. Где-то традиционно используют посуду небольшого размера, а где-то, например в Америке, порционные тарелки напоминают гигантские сервировочные блюда. Вот наглядный пример. В рецепте итальянского печенья указано, что в тесто вам необходимо добавить 80 гр. сахара. Теперь у вас не возникнет никаких сомнений, ведь зная, сколько грамм сахара в 1 столовой ложке (20 гр.), вы смело отмерите ровно 4 ст.л., и ваше печенье получится именно таким, как надо: не приторным, но и без недостатка сахарного песка. Вот так просто можно использовать данную информацию, теперь ваши блюда получатся именно такими, какими имели в виду авторы того или иного рецепта.
Вот наглядный пример. В рецепте итальянского печенья указано, что в тесто вам необходимо добавить 80 гр. сахара. Теперь у вас не возникнет никаких сомнений, ведь зная, сколько грамм сахара в 1 столовой ложке (20 гр.), вы смело отмерите ровно 4 ст.л., и ваше печенье получится именно таким, как надо: не приторным, но и без недостатка сахарного песка. Вот так просто можно использовать данную информацию, теперь ваши блюда получатся именно такими, какими имели в виду авторы того или иного рецепта.







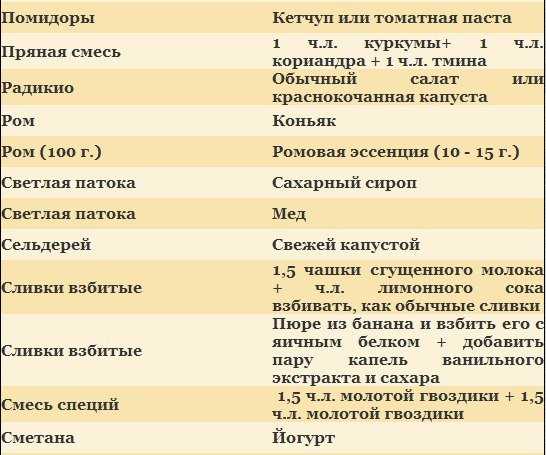


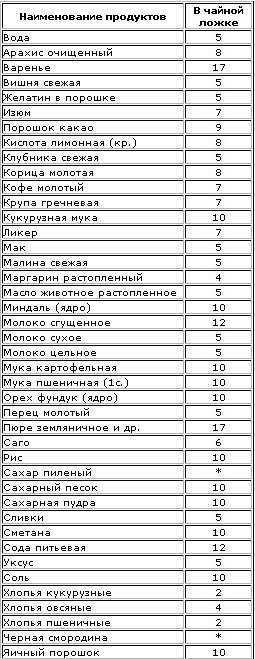
 Орган выполняет множество функций, участвует в образовании речи, определении вкуса пищи, перемешивает и помогает образованию пищевого комка, проталкивает его в пищевод. Анатомически язык разделяется на две части, задняя часть языка называется корнем, а передняя часть, которая свободно двигается, называется телом. Верхнюю поверхность, которая похожа на бархат, называют спинкой языка. Весь язык покрыт сосочками 4 групп, которые отвечают за определение вкуса.
Орган выполняет множество функций, участвует в образовании речи, определении вкуса пищи, перемешивает и помогает образованию пищевого комка, проталкивает его в пищевод. Анатомически язык разделяется на две части, задняя часть языка называется корнем, а передняя часть, которая свободно двигается, называется телом. Верхнюю поверхность, которая похожа на бархат, называют спинкой языка. Весь язык покрыт сосочками 4 групп, которые отвечают за определение вкуса.
 К тому же наличие тонкого налета на языке может говорить о незначительной патологии, которая развивается местно в полости рта, например гингивит десен, кандидоз полости рта и даже кариес. Уплотнение налета, при котором уже трудно отличить спинку языка, является сигналом к действиям, и может указывать на некоторые заболевания, в том числе и даже хронические.
К тому же наличие тонкого налета на языке может говорить о незначительной патологии, которая развивается местно в полости рта, например гингивит десен, кандидоз полости рта и даже кариес. Уплотнение налета, при котором уже трудно отличить спинку языка, является сигналом к действиям, и может указывать на некоторые заболевания, в том числе и даже хронические.
 О заболеваниях почек говорит синий цвет языка. Голубоватый оттенок языка встречается при плохой циркуляции крови, цинге и при отравлениях тяжелыми металлами, особенно ртутью. Белый язык говорит непосредственно о грибковой инфекции или обезвоживании организма. О проблемах в полости рта можно судить при наличии темно-коричневого языка, что указывает на кровотечения в полости рта и в частности при пародонтите и гингивите.
О заболеваниях почек говорит синий цвет языка. Голубоватый оттенок языка встречается при плохой циркуляции крови, цинге и при отравлениях тяжелыми металлами, особенно ртутью. Белый язык говорит непосредственно о грибковой инфекции или обезвоживании организма. О проблемах в полости рта можно судить при наличии темно-коричневого языка, что указывает на кровотечения в полости рта и в частности при пародонтите и гингивите.

 При нарушении функции органов левой или правой половины тела соответствующая сторона языка незначительно увеличивается в размере, и кончик меняет положение – отклоняется. При патологии подъязычного нерва или при парезах язык так же может менять свое положение.
При нарушении функции органов левой или правой половины тела соответствующая сторона языка незначительно увеличивается в размере, и кончик меняет положение – отклоняется. При патологии подъязычного нерва или при парезах язык так же может менять свое положение.
 При длительной ксеростомии цвет налета на языке становится темным, и появляются трещины.
При длительной ксеростомии цвет налета на языке становится темным, и появляются трещины.
 Но есть другое мнение, при котором каждому органу отводят свое место, и она является более точной.
Но есть другое мнение, при котором каждому органу отводят свое место, и она является более точной.
 По цвету языка и наличию налета опытный специалист может выявить наличие заболеваний и оценить функционирование пищеварительной системы.
По цвету языка и наличию налета опытный специалист может выявить наличие заболеваний и оценить функционирование пищеварительной системы.
 Если у корня имеет место рыхлый налет неоднородной структуры, скорее всего, это может быть признаком энтероколита.
Если у корня имеет место рыхлый налет неоднородной структуры, скорее всего, это может быть признаком энтероколита.
 Если к такому симптому добавляется тошнота – срочно обратитесь к гастроэнтерологу и обследуйте желудок.
Если к такому симптому добавляется тошнота – срочно обратитесь к гастроэнтерологу и обследуйте желудок. Такой симптом в сочетании с температурой может говорить о фарингите, вирусной ангине и др.
Такой симптом в сочетании с температурой может говорить о фарингите, вирусной ангине и др. Такие препараты изменяют микрофлору ротовой полости, нарушая ее баланс. Обычно такой налет через время пропадает самостоятельно.
Такие препараты изменяют микрофлору ротовой полости, нарушая ее баланс. Обычно такой налет через время пропадает самостоятельно. Врач узкой специализации может назначить дополнительную диагностику, на основании которой устанавливается точный диагноз.
Врач узкой специализации может назначить дополнительную диагностику, на основании которой устанавливается точный диагноз. Не занимайтесь самостоятельным лечением. Во-первых, вы вряд ли сможете точно установить диагноз, а во-вторых, рискуете «замаскировать» симптом и усложнить работу врачу.
Не занимайтесь самостоятельным лечением. Во-первых, вы вряд ли сможете точно установить диагноз, а во-вторых, рискуете «замаскировать» симптом и усложнить работу врачу. Это налет хронических болезней и инфекций в организме.
Это налет хронических болезней и инфекций в организме.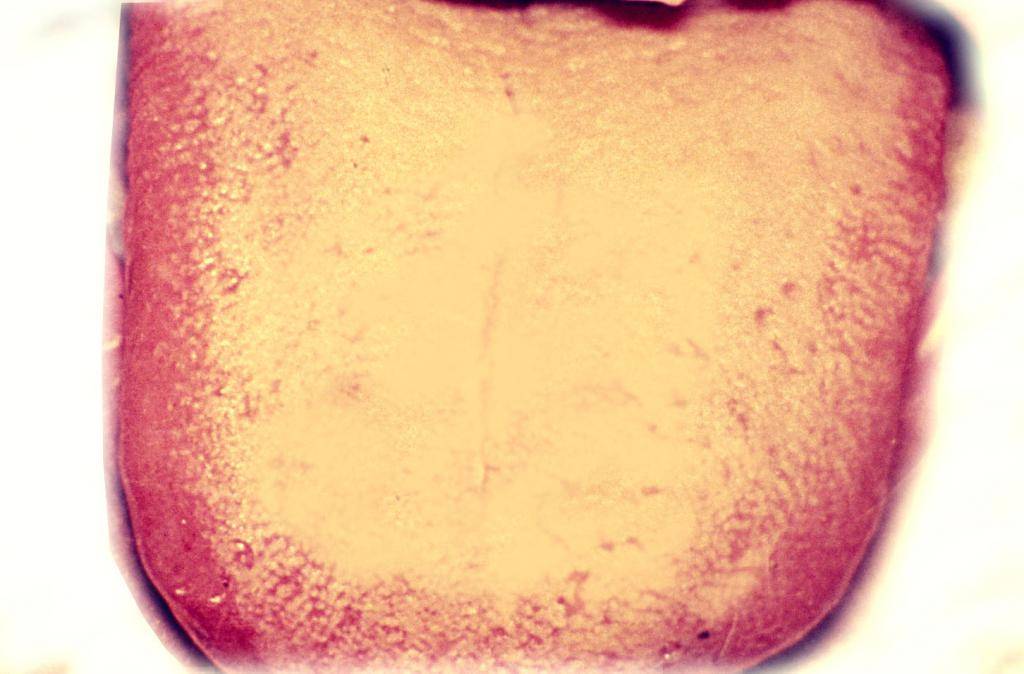

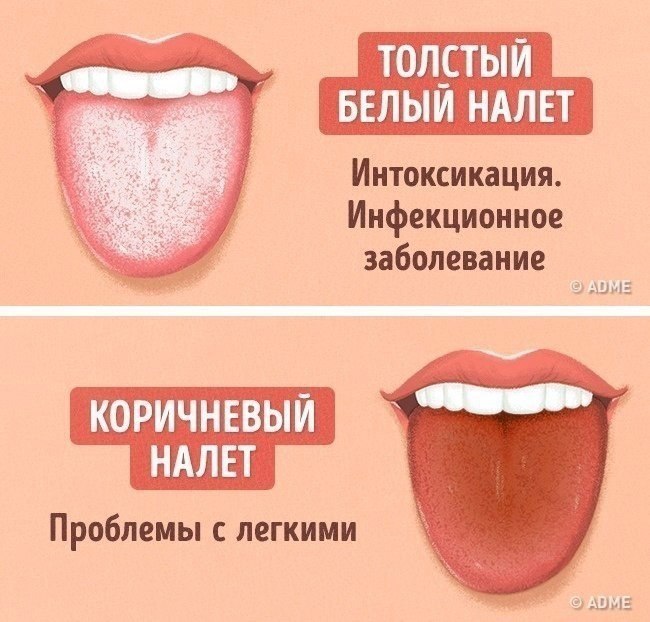
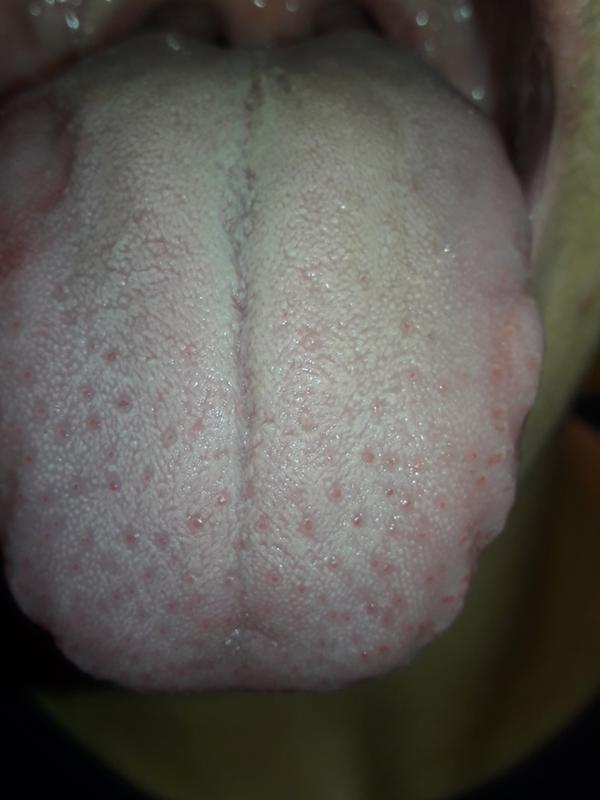
 Также язык с красным кончиком может быть признаком эмоциональной травмы.
Также язык с красным кончиком может быть признаком эмоциональной травмы.

 В этом плане достаточно верно высказывание о том, что язык – это зеркало нашего здоровья. Несильный прозрачный или беловатый налет – нормальное явление для здорового взрослого человека. Обычно он заметен после сна и легко очищается зубной щеткой. Однако есть и другие виды налета, не такие безобидные и свидетельствующие о разладе в работе внутренних органов. Это патологические виды.
В этом плане достаточно верно высказывание о том, что язык – это зеркало нашего здоровья. Несильный прозрачный или беловатый налет – нормальное явление для здорового взрослого человека. Обычно он заметен после сна и легко очищается зубной щеткой. Однако есть и другие виды налета, не такие безобидные и свидетельствующие о разладе в работе внутренних органов. Это патологические виды.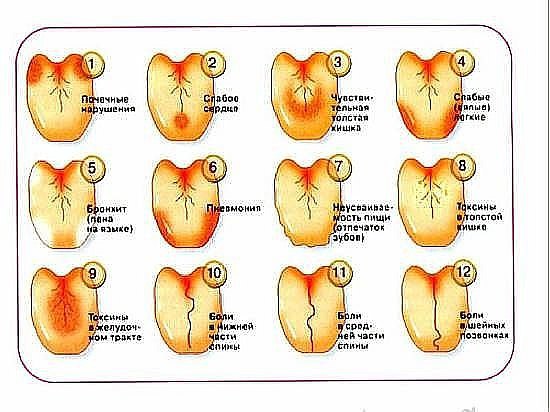 Однако существуют еще две вероятности: курение и неправильная чистка полости рта. Для активных курильщиков желтоватый налет – постоянный спутник, который может не сообщать о здоровье ничего плохого, кроме наличия вредной привычки. При неправильной чистке полости рта язык полностью игнорируется. Неправильно чистить одни только зубы. На поверхности языка скапливаются бактерии, их тоже нужно удалять. Для чистки языка многие производители зубных щеток делают на другой стороне специальную щетку. Также существуют скребки для поверхности языка.
Однако существуют еще две вероятности: курение и неправильная чистка полости рта. Для активных курильщиков желтоватый налет – постоянный спутник, который может не сообщать о здоровье ничего плохого, кроме наличия вредной привычки. При неправильной чистке полости рта язык полностью игнорируется. Неправильно чистить одни только зубы. На поверхности языка скапливаются бактерии, их тоже нужно удалять. Для чистки языка многие производители зубных щеток делают на другой стороне специальную щетку. Также существуют скребки для поверхности языка.
 Также сопровождает заболевания желудочно-кишечного тракта.
Также сопровождает заболевания желудочно-кишечного тракта. Также может появиться из-за отравления ртутью и тяжелыми металлами.
Также может появиться из-за отравления ртутью и тяжелыми металлами. Высокоточное оборудование и опытность наших специалистов позволяют быстро ставить верные диагнозы и назначать лечение.
Высокоточное оборудование и опытность наших специалистов позволяют быстро ставить верные диагнозы и назначать лечение. Откажитесь от приема нестероидных противовоспалительных средств.
Откажитесь от приема нестероидных противовоспалительных средств.

 Налет на языке периодически может возникать у каждого, при этом его толщина и окрас могут зависеть от времени года или климатических условий — изменения погоды влекут за собой изменение набора витаминов, требуемых организму. Так, например, зимой и летом налет тоньше и светлее, нежели в летний период. Тонкий и светлый налет без запаха, через который можно разглядеть цвет языка, не является причиной для беспокойства. Однако если налет плотный, темного цвета и лежит толстым слоем, то это свидетельствует о наличии заболевания, в этом случае рекомендуется проконсультироваться с врачом. Осведомленность о свойствах налета на языке является важной составляющей в системе комплексной профилактики заболеваний не только полости рта, но и других жизненно важных систем организма.
Налет на языке периодически может возникать у каждого, при этом его толщина и окрас могут зависеть от времени года или климатических условий — изменения погоды влекут за собой изменение набора витаминов, требуемых организму. Так, например, зимой и летом налет тоньше и светлее, нежели в летний период. Тонкий и светлый налет без запаха, через который можно разглядеть цвет языка, не является причиной для беспокойства. Однако если налет плотный, темного цвета и лежит толстым слоем, то это свидетельствует о наличии заболевания, в этом случае рекомендуется проконсультироваться с врачом. Осведомленность о свойствах налета на языке является важной составляющей в системе комплексной профилактики заболеваний не только полости рта, но и других жизненно важных систем организма. Плотный белый налет, сопровождающийся повышенной температурой и интоксикацией, является признаком инфекционного заболевания. Наличие белого налета на корне языка и его спинке может являться сигналом о различных заболеваниях ЖКТ (желудочного-кишечного тракта), таких как энтероколит, гастрит, язва желудка или кишечника. Расположение налета по бокам передней части языка может говорить о болезнях почек или легких.
Плотный белый налет, сопровождающийся повышенной температурой и интоксикацией, является признаком инфекционного заболевания. Наличие белого налета на корне языка и его спинке может являться сигналом о различных заболеваниях ЖКТ (желудочного-кишечного тракта), таких как энтероколит, гастрит, язва желудка или кишечника. Расположение налета по бокам передней части языка может говорить о болезнях почек или легких.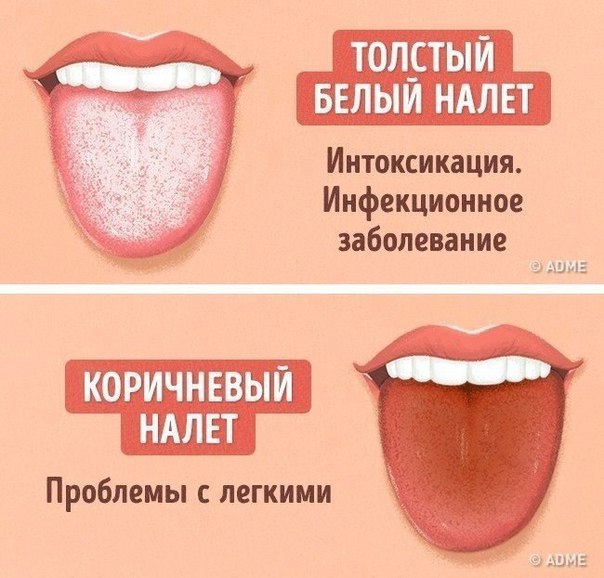 Однако если окрас становится насыщенным и увеличивается плотность, то такой налет свидетельствует о заболеваниях пищеварительной системы. Ярко-желтый окрас в свою очередь свидетельствует о недугах печени и желчевыводящих путей, а желтый налет в нижней части языка может быть признаком желтухи на ранней стадии. Если налет желто-зеленый, плотный, то в этом случае следует проконсультироваться с врачом на предмет нарушения работы органов пищеварения или застоя, а также избытка желчи в желчном пузыре.
Однако если окрас становится насыщенным и увеличивается плотность, то такой налет свидетельствует о заболеваниях пищеварительной системы. Ярко-желтый окрас в свою очередь свидетельствует о недугах печени и желчевыводящих путей, а желтый налет в нижней части языка может быть признаком желтухи на ранней стадии. Если налет желто-зеленый, плотный, то в этом случае следует проконсультироваться с врачом на предмет нарушения работы органов пищеварения или застоя, а также избытка желчи в желчном пузыре.
 Так, например, крепкий чай может стать причиной появления кратковременного черного налета, не представляющего угрозы. В других случаях следует обратиться к врачу, который установит первопричину и предпримет соответствующие меры.
Так, например, крепкий чай может стать причиной появления кратковременного черного налета, не представляющего угрозы. В других случаях следует обратиться к врачу, который установит первопричину и предпримет соответствующие меры.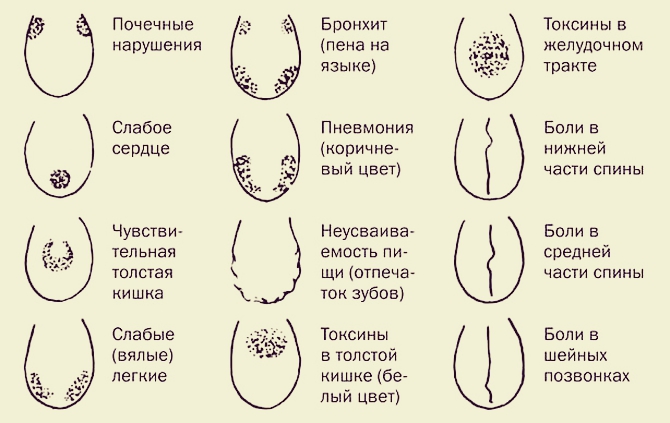

 Белая пленка на языке может быть молочницей, которая возникает в результате разрастания дрожжей или грибка, говорит доктор Альварес. Это может быть связано с диабетом, раком или ВИЧ / СПИДом. Когда ваша иммунная система находится под угрозой из-за этих заболеваний, ваше тело не сможет сдерживать грибок, поэтому он может продолжать размножаться.
Белая пленка на языке может быть молочницей, которая возникает в результате разрастания дрожжей или грибка, говорит доктор Альварес. Это может быть связано с диабетом, раком или ВИЧ / СПИДом. Когда ваша иммунная система находится под угрозой из-за этих заболеваний, ваше тело не сможет сдерживать грибок, поэтому он может продолжать размножаться.
 Вы можете найти дополнительную информацию об этом и подобном контенте на сайте piano.io.
Вы можете найти дополнительную информацию об этом и подобном контенте на сайте piano.io. Вероятно, это одна из трех причин, по которым у вас белый язык.К ним относятся:
Вероятно, это одна из трех причин, по которым у вас белый язык.К ним относятся: Это также вызвано раздражением при ношении протезов (например, зубных протезов), оно может привести к появлению белых пятен на языке.Хотя это считается безвредным, важно, чтобы в поисках «ближайшего ко мне стоматолога» вы нашли профессионального специалиста, который сможет диагностировать проблему и предложить правильный метод лечения. Также полезно узнать о том, как вы можете отказаться от этих вредных привычек и вместо этого найти способы включить новые, более здоровые, которые положительно повлияют на здоровье вашей полости рта, например, пить много воды, ресурсы для отказа от курения и питья, есть питательные вещества. богатая пища).
Это также вызвано раздражением при ношении протезов (например, зубных протезов), оно может привести к появлению белых пятен на языке.Хотя это считается безвредным, важно, чтобы в поисках «ближайшего ко мне стоматолога» вы нашли профессионального специалиста, который сможет диагностировать проблему и предложить правильный метод лечения. Также полезно узнать о том, как вы можете отказаться от этих вредных привычек и вместо этого найти способы включить новые, более здоровые, которые положительно повлияют на здоровье вашей полости рта, например, пить много воды, ресурсы для отказа от курения и питья, есть питательные вещества. богатая пища).

 Возможно, похоже, что весь ваш язык покрыт белым налетом, или, может быть, у вас просто несколько белых участков на языке. Однако это состояние обычно не является серьезным, и если вы знаете несколько фактов об улучшении режима ухода за полостью рта, вы можете легко избавиться от проблемы и предотвратить ее повторение.
Возможно, похоже, что весь ваш язык покрыт белым налетом, или, может быть, у вас просто несколько белых участков на языке. Однако это состояние обычно не является серьезным, и если вы знаете несколько фактов об улучшении режима ухода за полостью рта, вы можете легко избавиться от проблемы и предотвратить ее повторение. Скребок для языка также можно использовать, чтобы очистить язык от нежелательных частиц. Использование жидкости для полоскания рта, убивающей бактерии и зубной налет, также может помочь уменьшить и предотвратить образование белого налета на языке. Однако будьте осторожны, не используйте часто жидкость для полоскания рта на спиртовой основе, так как это может пересушить рот и усугубить проблему. Чтобы избавиться от бактерий, находящихся под поверхностью языков, можно использовать зубную пасту, насыщающую кислородом.
Скребок для языка также можно использовать, чтобы очистить язык от нежелательных частиц. Использование жидкости для полоскания рта, убивающей бактерии и зубной налет, также может помочь уменьшить и предотвратить образование белого налета на языке. Однако будьте осторожны, не используйте часто жидкость для полоскания рта на спиртовой основе, так как это может пересушить рот и усугубить проблему. Чтобы избавиться от бактерий, находящихся под поверхностью языков, можно использовать зубную пасту, насыщающую кислородом. Обязательно пейте много воды ежедневно, поскольку сухость во рту может привести к появлению белого цвета на языке. Проверьте побочные эффекты любых лекарств, которые вы принимаете, и спросите своего врача, может ли ваше лекарство быть причиной белого цвета на языке. Если это так, они могут изменить ваш рецепт, дать вам что-то еще для лечения этого состояния или дать рекомендации, как лучше всего решить проблему с белым языком. Избегайте острой пищи достаточно долго, чтобы определить, влияет ли это на внешний вид вашего языка.Ограничьте употребление алкоголя и избегайте табачных изделий.
Обязательно пейте много воды ежедневно, поскольку сухость во рту может привести к появлению белого цвета на языке. Проверьте побочные эффекты любых лекарств, которые вы принимаете, и спросите своего врача, может ли ваше лекарство быть причиной белого цвета на языке. Если это так, они могут изменить ваш рецепт, дать вам что-то еще для лечения этого состояния или дать рекомендации, как лучше всего решить проблему с белым языком. Избегайте острой пищи достаточно долго, чтобы определить, влияет ли это на внешний вид вашего языка.Ограничьте употребление алкоголя и избегайте табачных изделий. Кандида может иногда распространяться на другие области рта и горла, вызывая боль или затруднение глотания, а также являясь причиной белого языка.Оральный дрозд чаще всего встречается у маленьких детей и пожилых людей или у тех, чья иммунная система может быть нарушена. Люди, страдающие диабетом, принимающие ингаляционные стероиды или принимающие антибиотики, также подвержены повышенному риску развития орального молочницы. Если белый язык возник в результате молочницы, врач может назначить для ее лечения лекарства и средства для полоскания рта.
Кандида может иногда распространяться на другие области рта и горла, вызывая боль или затруднение глотания, а также являясь причиной белого языка.Оральный дрозд чаще всего встречается у маленьких детей и пожилых людей или у тех, чья иммунная система может быть нарушена. Люди, страдающие диабетом, принимающие ингаляционные стероиды или принимающие антибиотики, также подвержены повышенному риску развития орального молочницы. Если белый язык возник в результате молочницы, врач может назначить для ее лечения лекарства и средства для полоскания рта.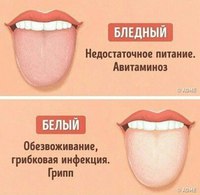
 com/articles/319814.php.
com/articles/319814.php.
 К ним относятся:
К ним относятся: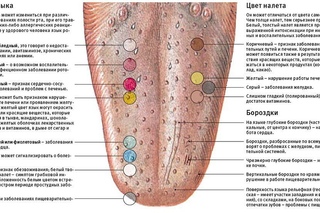 Молочница полости рта — это грибковая инфекция, вызываемая дрожжами Candida .
Молочница полости рта — это грибковая инфекция, вызываемая дрожжами Candida .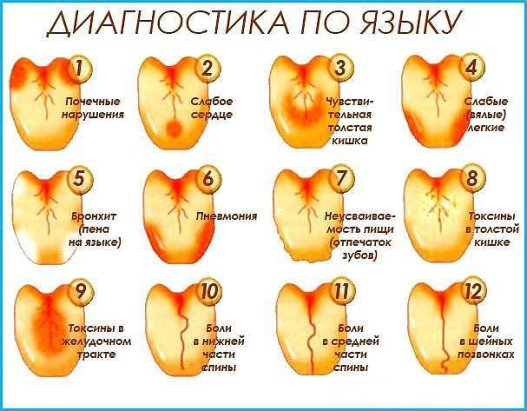
 В некоторых случаях эти бактерии помогают бороться с инфекционными дрожжами и другими вредными штаммами бактерий.
В некоторых случаях эти бактерии помогают бороться с инфекционными дрожжами и другими вредными штаммами бактерий.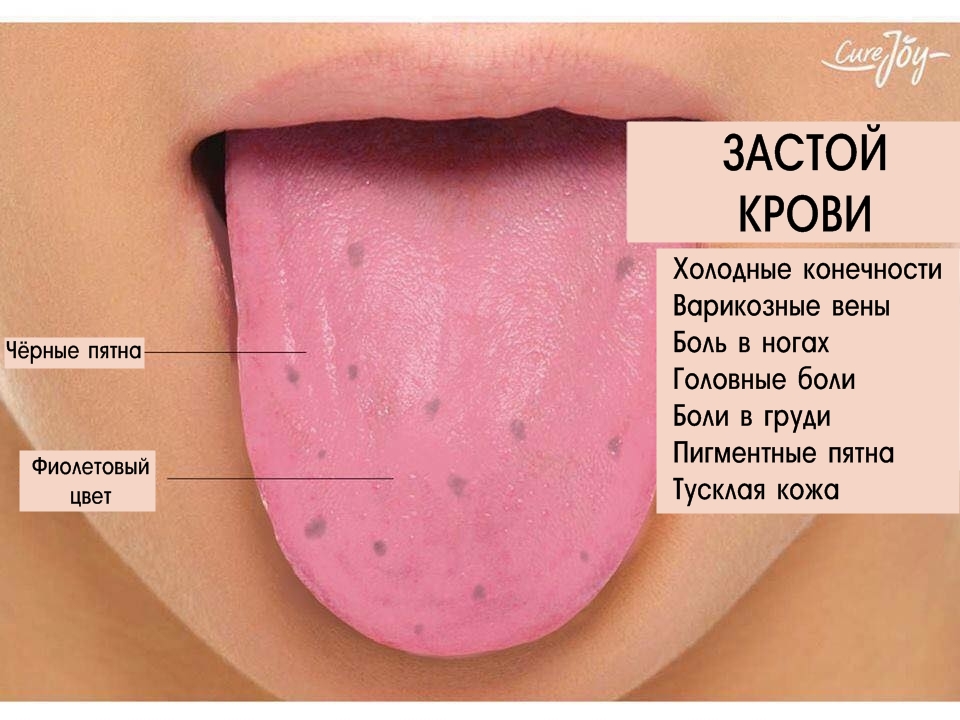
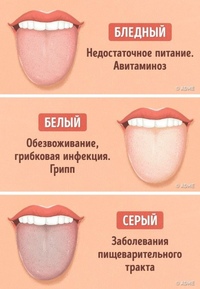
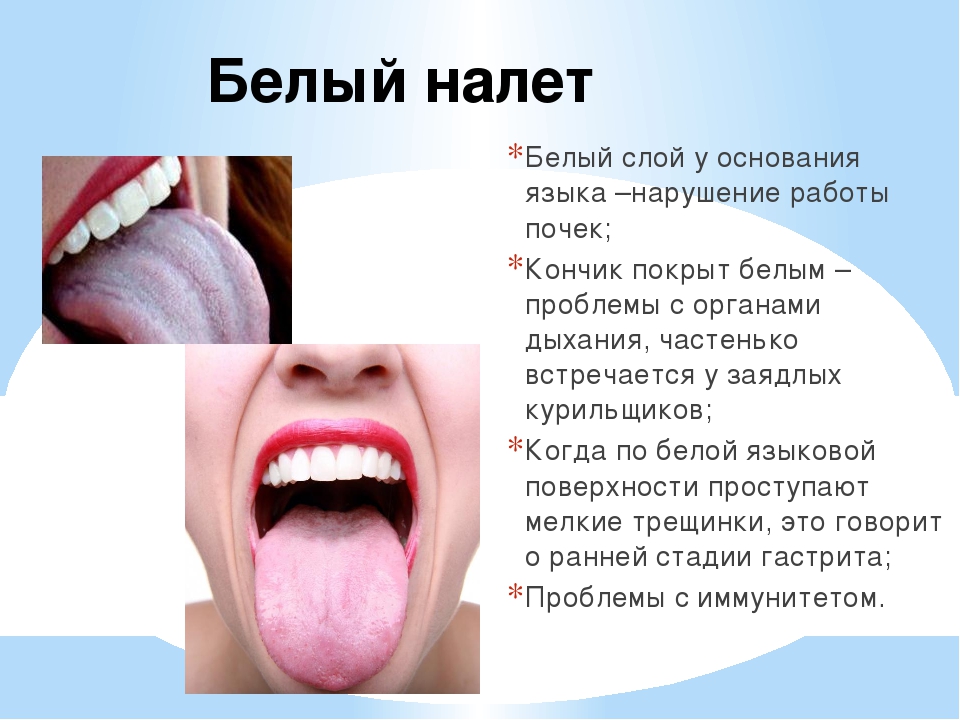 Обязательно сделайте это после того, как закончите чистку зубов и десен, но перед тем, как прополоскать рот. Используйте лишние остатки зубной пасты, чтобы очистить щеки и нёбо.
Обязательно сделайте это после того, как закончите чистку зубов и десен, но перед тем, как прополоскать рот. Используйте лишние остатки зубной пасты, чтобы очистить щеки и нёбо. Еще одна хитрость — расслабить язык и выдохнуть, как только вы дойдете до чувствительной области.Это должно помочь преодолеть ваш естественный рвотный рефлекс.
Еще одна хитрость — расслабить язык и выдохнуть, как только вы дойдете до чувствительной области.Это должно помочь преодолеть ваш естественный рвотный рефлекс.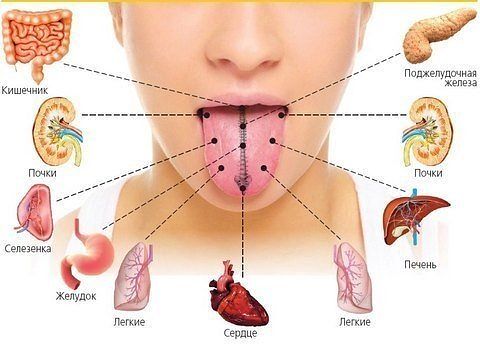 Без языка вы не смогли бы есть, говорить или пробовать пищу должным образом. Эта важная функция рта играет огромную роль в нашей повседневной жизни, но мы редко обращаем на нее внимание.Продолжайте читать, чтобы узнать, как правильно чистить язык и почему это важно, от надежного стоматолога.
Без языка вы не смогли бы есть, говорить или пробовать пищу должным образом. Эта важная функция рта играет огромную роль в нашей повседневной жизни, но мы редко обращаем на нее внимание.Продолжайте читать, чтобы узнать, как правильно чистить язык и почему это важно, от надежного стоматолога.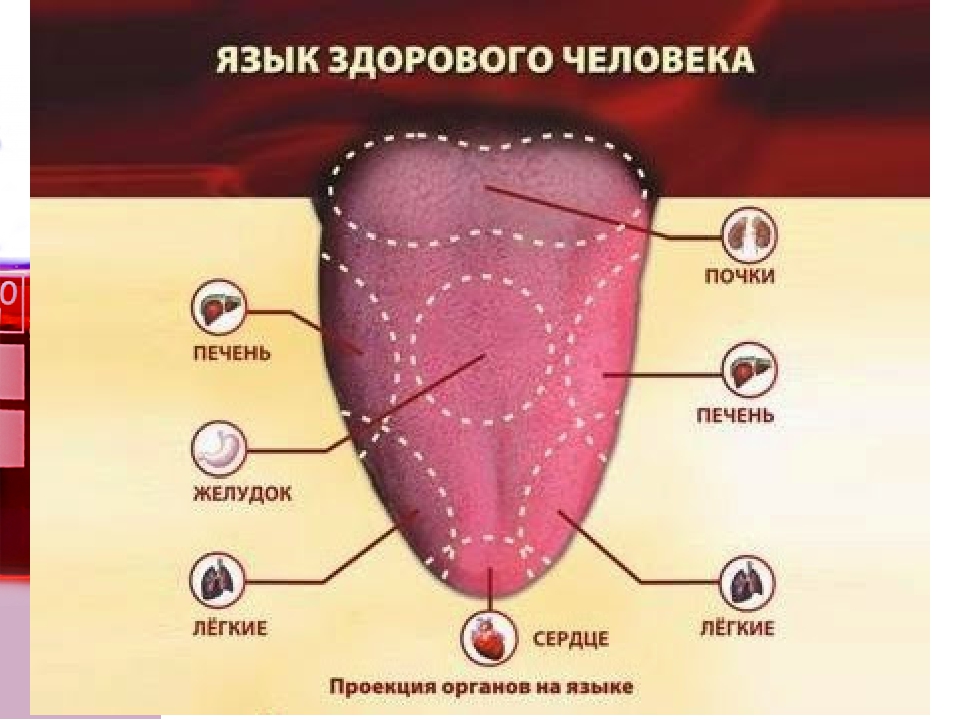
 Ваш язык — это причина, по которой вы можете разговаривать, жевать, глотать и пробовать на вкус все свои любимые продукты, поэтому обязательно чистите его, чтобы он оставался здоровым!
Ваш язык — это причина, по которой вы можете разговаривать, жевать, глотать и пробовать на вкус все свои любимые продукты, поэтому обязательно чистите его, чтобы он оставался здоровым! Пациент сообщил, что курил в течение нескольких лет. Он отрицал наличие в анамнезе диабета и не принимал никаких лекарств. Попытки стереть эти поражения с помощью лезвия языка были безуспешными, препарат гидроксида калия дал отрицательный результат на гифы, а экспресс-тест на реагенты плазмы не дал результата.
Пациент сообщил, что курил в течение нескольких лет. Он отрицал наличие в анамнезе диабета и не принимал никаких лекарств. Попытки стереть эти поражения с помощью лезвия языка были безуспешными, препарат гидроксида калия дал отрицательный результат на гифы, а экспресс-тест на реагенты плазмы не дал результата. Об этом также сообщалось у пациентов с другими иммунодепрессивными состояниями и редко наблюдается у иммунокомпетентных людей.
Об этом также сообщалось у пациентов с другими иммунодепрессивными состояниями и редко наблюдается у иммунокомпетентных людей. В некоторых трудно поддающихся лечению случаях применялось местное лечение ретиноидами, подофиллиновой смолой, трихлоруксусной кислотой или гликолевой кислотой и хирургическое удаление.
В некоторых трудно поддающихся лечению случаях применялось местное лечение ретиноидами, подофиллиновой смолой, трихлоруксусной кислотой или гликолевой кислотой и хирургическое удаление.



 Рассмотрим каждый более подробно, итак:
Рассмотрим каждый более подробно, итак:

 По большей части он похож на дуст, однако наносить его можно не только на горизонтальные, но также и на вертикальные поверхности, поэтому нарисовать белые смертельные дорожки можно на стенах, на кровати, на диване и на полу. Для того чтобы насекомое погибло, ему потребуется несколько раз проконтактировать с инсектицидом, после чего наступает его смерть.
По большей части он похож на дуст, однако наносить его можно не только на горизонтальные, но также и на вертикальные поверхности, поэтому нарисовать белые смертельные дорожки можно на стенах, на кровати, на диване и на полу. Для того чтобы насекомое погибло, ему потребуется несколько раз проконтактировать с инсектицидом, после чего наступает его смерть. Get- это микрокапсулированный препарат, состоящий из диспергированного хлорпирифоса, на основе воды. Инсектициды, входящие в состав этого препарата, могут действовать на поверхности по несколько недель, они переносятся на лапках клопов, попадая в организм насекомого. Таким образом бороться с клопами не составит труда. Прилипшие частички распространяются по организму и отравляют его за короткий промежуток времени.
Get- это микрокапсулированный препарат, состоящий из диспергированного хлорпирифоса, на основе воды. Инсектициды, входящие в состав этого препарата, могут действовать на поверхности по несколько недель, они переносятся на лапках клопов, попадая в организм насекомого. Таким образом бороться с клопами не составит труда. Прилипшие частички распространяются по организму и отравляют его за короткий промежуток времени.
 Отзыв:
Отзыв: Эти препараты достаточно эффективно используются для избавления от клопов, при этом даже не придется привлекать специалистов, работу можно провести самостоятельно. С помощью аэрозоля сбрызгивают все места, куда могут забраться паразиты: обои, шкафы, кровати, матрасы, после чего двери и окна закрываются. Помещение покидается, обязательно из дома убираются все животные.
Эти препараты достаточно эффективно используются для избавления от клопов, при этом даже не придется привлекать специалистов, работу можно провести самостоятельно. С помощью аэрозоля сбрызгивают все места, куда могут забраться паразиты: обои, шкафы, кровати, матрасы, после чего двери и окна закрываются. Помещение покидается, обязательно из дома убираются все животные.
 В целом препараты аэрозольного типа можно без труда приобрести не только в специализированных магазинах, но и на рынке, они доступны каждому.
В целом препараты аэрозольного типа можно без труда приобрести не только в специализированных магазинах, но и на рынке, они доступны каждому.








 Предназначенный для уничтожения различных вредоносных насекомых препарат эффективно уничтожает блох, мух, комаров и других подобных веществ. 25%-ый раствор циперметрина молочного цвета вызывает паралич пораженных насекомых и быстро их уничтожает. Средство растворяется в воде согласно инструкции, затем полученный раствор распыляется на растения, ткани, предметы интерьера и другие места, зараженные клопами.
Предназначенный для уничтожения различных вредоносных насекомых препарат эффективно уничтожает блох, мух, комаров и других подобных веществ. 25%-ый раствор циперметрина молочного цвета вызывает паралич пораженных насекомых и быстро их уничтожает. Средство растворяется в воде согласно инструкции, затем полученный раствор распыляется на растения, ткани, предметы интерьера и другие места, зараженные клопами.
 В отличие от предыдущего в состав этого средства был добавлен хлорпирифос, что расширяет спектр действия, но повышает опасность для человека и домашних животных. Мощный препарат способен уничтожить рыжих и черных тараканов, а также менее устойчивых вредителей, проникающих в человеческое жилье. Благодаря высокой эффективности он пользуется большим спросом у профессионалов, специализацией которых является дезинфекция помещений жилого и промышленного назначения.
В отличие от предыдущего в состав этого средства был добавлен хлорпирифос, что расширяет спектр действия, но повышает опасность для человека и домашних животных. Мощный препарат способен уничтожить рыжих и черных тараканов, а также менее устойчивых вредителей, проникающих в человеческое жилье. Благодаря высокой эффективности он пользуется большим спросом у профессионалов, специализацией которых является дезинфекция помещений жилого и промышленного назначения.
 Препарат поставляется в литровых флаконах, и предназначен для разработки рабочих эмульсий из расчета 1,5-20 грамм концентрата на литр воды в зависимости от того, с какими именно вредителями приходится бороться. Смесь убивает тараканов, муравьев, комаров во всех формах. По классу безопасности препарат подходит для использования на производственных объектах, в учебных заведениях и других подобных местах.
Препарат поставляется в литровых флаконах, и предназначен для разработки рабочих эмульсий из расчета 1,5-20 грамм концентрата на литр воды в зависимости от того, с какими именно вредителями приходится бороться. Смесь убивает тараканов, муравьев, комаров во всех формах. По классу безопасности препарат подходит для использования на производственных объектах, в учебных заведениях и других подобных местах.
 Под этим названием известен инсектоакарицидный препарат, эффективно убивающий большинство ползающих и летающих насекомых. Изготавливается российской компанией и отличается повышенной опасностью для человека. По этой причине используют его профессиональные службы дезинфекции. Препарат показан к использованию против опасных клещей, против которых не действует большинство других средств. Также он эффективен в борьбе против тараканов. Каждый флакон сопровождается подробной инструкцией, содержащей информацию о необходимой для уничтожения тех или иных групп насекомых концентрации активного вещества.
Под этим названием известен инсектоакарицидный препарат, эффективно убивающий большинство ползающих и летающих насекомых. Изготавливается российской компанией и отличается повышенной опасностью для человека. По этой причине используют его профессиональные службы дезинфекции. Препарат показан к использованию против опасных клещей, против которых не действует большинство других средств. Также он эффективен в борьбе против тараканов. Каждый флакон сопровождается подробной инструкцией, содержащей информацию о необходимой для уничтожения тех или иных групп насекомых концентрации активного вещества.
 Поставляется в форме порошка с ядовитым компонентом – фенвалерат. Он обладает отложенным эффектом. Химикат постепенно накапливается в организме вредителей, что постепенно приводит к гибели вредителя. При этом данный препарат практически безопасен для теплокровных, что, впрочем, не отменяет правил безопасности при его использовании. Помимо данного порошка существует состав Фенаксин +, однако он предназначен для уничтожения медведки, и не подходит для очистки жилья от насекомых.
Поставляется в форме порошка с ядовитым компонентом – фенвалерат. Он обладает отложенным эффектом. Химикат постепенно накапливается в организме вредителей, что постепенно приводит к гибели вредителя. При этом данный препарат практически безопасен для теплокровных, что, впрочем, не отменяет правил безопасности при его использовании. Помимо данного порошка существует состав Фенаксин +, однако он предназначен для уничтожения медведки, и не подходит для очистки жилья от насекомых.
 При зажигании данное средство вырабатывает плотный дым, быстро заполняющий обрабатываемое помещение и проникающий в наименее доступные места. Он способен быстро проникнуть в организм насекомого, и отключить жизненно важные органы. Препарат почти безопасен для человека, но входящие в его состав пиротехнические компоненты выделяют продукты сгорания с характерным запахом, который остается в комнате в течение нескольких дней после обработки. Сам по себе он безвреден, но может создать определенный дискомфорт.
При зажигании данное средство вырабатывает плотный дым, быстро заполняющий обрабатываемое помещение и проникающий в наименее доступные места. Он способен быстро проникнуть в организм насекомого, и отключить жизненно важные органы. Препарат почти безопасен для человека, но входящие в его состав пиротехнические компоненты выделяют продукты сгорания с характерным запахом, который остается в комнате в течение нескольких дней после обработки. Сам по себе он безвреден, но может создать определенный дискомфорт.
 Одно из наиболее известных средств на российском рынке. Являет собой концентрированный раствор активных веществ, быстро уничтожающих вредителей. Для его применения следует использовать распылитель. Смесь убивает крылатых и ползающих насекомых, проникающих в человеческое жилье. Растворяется из расчета 10-50 мл на 0,5 литра воды, нагретой до 40-50 градусов по Цельсию. Более горячую воду использовать не следует, поскольку это может привести к испарению токсинов и их попаданию в дыхательные пути.
Одно из наиболее известных средств на российском рынке. Являет собой концентрированный раствор активных веществ, быстро уничтожающих вредителей. Для его применения следует использовать распылитель. Смесь убивает крылатых и ползающих насекомых, проникающих в человеческое жилье. Растворяется из расчета 10-50 мл на 0,5 литра воды, нагретой до 40-50 градусов по Цельсию. Более горячую воду использовать не следует, поскольку это может привести к испарению токсинов и их попаданию в дыхательные пути.
 Мощный препарат на основе дельтаметрина, поставляемый в виде гранул, легко растворяющихся в воде. В упаковке содержится 16 пакетиков по 2,5 гр, которых будет достаточно для обработки 70 квадратных метров.
Мощный препарат на основе дельтаметрина, поставляемый в виде гранул, легко растворяющихся в воде. В упаковке содержится 16 пакетиков по 2,5 гр, которых будет достаточно для обработки 70 квадратных метров.















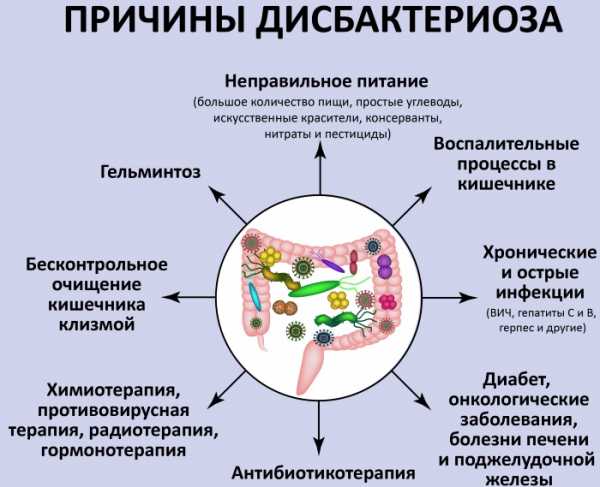 Степень выраженности симптомов зависит от запущенности заболевания. Обычно происходит нарушение пищеварения, испражнения дурно пахнут и имеют зеленоватый цвет.
Степень выраженности симптомов зависит от запущенности заболевания. Обычно происходит нарушение пищеварения, испражнения дурно пахнут и имеют зеленоватый цвет.



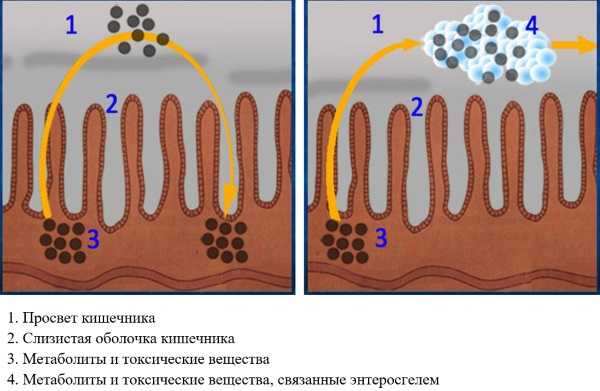
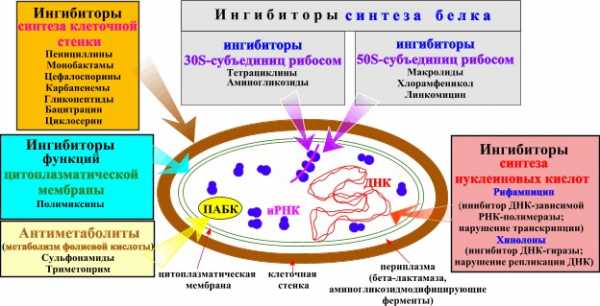
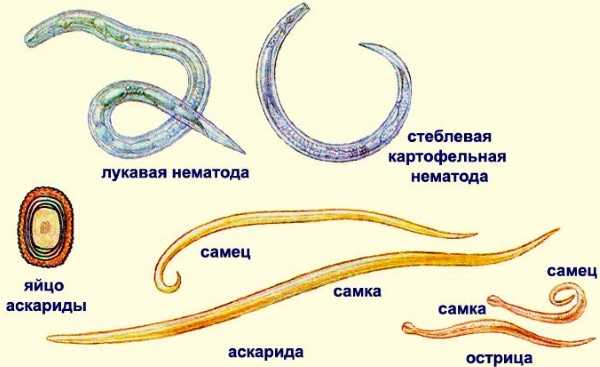 Подобные препараты препятствуют поступлению питательных веществ в организм глистов. Если зеленый кал связанный с сальмонеллезом, стоит принимать именно противоглистные препараты.
Подобные препараты препятствуют поступлению питательных веществ в организм глистов. Если зеленый кал связанный с сальмонеллезом, стоит принимать именно противоглистные препараты.





 Истории наших читателей!
Истории наших читателей!  Признаки произошедшего отравления возникают, спустя пару часов, после употребления источника отравлений.
Признаки произошедшего отравления возникают, спустя пару часов, после употребления источника отравлений. Человек должен отказаться:
Человек должен отказаться:
 Стул зеленый у взрослого может развиться по следующим причинам:
Стул зеленый у взрослого может развиться по следующим причинам: Если накануне вы съели что-то зеленое, например, зелень и горошек, это говорит о том, что кал приобрел цвет пищи, но только в том случае, если других симптомов нет. В случае изменения своего самочувствия нужно обращаться за медицинской помощью.
Если накануне вы съели что-то зеленое, например, зелень и горошек, это говорит о том, что кал приобрел цвет пищи, но только в том случае, если других симптомов нет. В случае изменения своего самочувствия нужно обращаться за медицинской помощью. В первую очередь при подозрении на сальмонеллез, нужно вызывать скорую помощь. До их приезда нужно самостоятельно начинать оказывать больному первую доврачебную помощь. Благодаря ей можно существенно облегчить состояние отравившегося человека.
В первую очередь при подозрении на сальмонеллез, нужно вызывать скорую помощь. До их приезда нужно самостоятельно начинать оказывать больному первую доврачебную помощь. Благодаря ей можно существенно облегчить состояние отравившегося человека. Лечение сальмонеллеза состоит из диеты, антибактериальных препаратов, капельниц и лекарств, устраняющих симптоматику. При желудочно-кишечном кровотечении, осуществляется его остановка с помощью гастроскопа.
Лечение сальмонеллеза состоит из диеты, антибактериальных препаратов, капельниц и лекарств, устраняющих симптоматику. При желудочно-кишечном кровотечении, осуществляется его остановка с помощью гастроскопа.



 Определенно не нужно принимать любые успокоительные препараты без консультации с врачом и вообще слишком из-за этого нервничать.
Определенно не нужно принимать любые успокоительные препараты без консультации с врачом и вообще слишком из-за этого нервничать. ejog.org/article/0028-2243(89)90003-8/pdf
ejog.org/article/0028-2243(89)90003-8/pdf Kolobok.ua расскажет, почему и откуда у ребенка икота, когда он еще в животике у мамочки.
Kolobok.ua расскажет, почему и откуда у ребенка икота, когда он еще в животике у мамочки. Чаще всего икать малыш начинает после 30 недели, что говорит в пользу этой теории, так как к этому сроку у ребенка полностью сформирована дыхательная система.
Чаще всего икать малыш начинает после 30 недели, что говорит в пользу этой теории, так как к этому сроку у ребенка полностью сформирована дыхательная система.
 Чаще всего такое явление вызвано икотой младенца. Это естественный процесс, во время которого в большинстве случаев плод совсем не ощущает боли или дискомфорта. Малыш может икать от 2 минут до часа несколько раз в день. Почему ребенок в животе часто икает, расскажет врач, наблюдающий женщину. Специалисты из интернет-магазина «Дочки-сыночки» познакомят вас с ассортиментом продуктов для будущих мам.
Чаще всего такое явление вызвано икотой младенца. Это естественный процесс, во время которого в большинстве случаев плод совсем не ощущает боли или дискомфорта. Малыш может икать от 2 минут до часа несколько раз в день. Почему ребенок в животе часто икает, расскажет врач, наблюдающий женщину. Специалисты из интернет-магазина «Дочки-сыночки» познакомят вас с ассортиментом продуктов для будущих мам.
 Они насыщены компонентами, полезными для здоровья плода и будущей мамы.
Они насыщены компонентами, полезными для здоровья плода и будущей мамы.

 Кстати, малыш уже подрос до 6 см и весит около 20 граммов.
Кстати, малыш уже подрос до 6 см и весит около 20 граммов.
 Кстати, ребенок уже начинает понемногу отличать день от ночи и проявляет активность в определенное время.
Кстати, ребенок уже начинает понемногу отличать день от ночи и проявляет активность в определенное время.
 Кстати, пищевые привычки именно так и формируются — уже в утробе матери у нас появляются любимые и нелюбимые продукты. Совсем скоро ребенок научится моргать и уже может немного видеть, правда, пока очень и очень расплывчато.
Кстати, пищевые привычки именно так и формируются — уже в утробе матери у нас появляются любимые и нелюбимые продукты. Совсем скоро ребенок научится моргать и уже может немного видеть, правда, пока очень и очень расплывчато. К 30-й неделе мозг ребенка уже настолько развит, что он вполне способен запоминать и даже анализировать информацию.
К 30-й неделе мозг ребенка уже настолько развит, что он вполне способен запоминать и даже анализировать информацию. 3D-УЗИ на 36-й неделе беременности.
3D-УЗИ на 36-й неделе беременности.


 Держите бутылку так, чтобы в соске не было воздуха, а она была заполнена полностью жидкостью.
Держите бутылку так, чтобы в соске не было воздуха, а она была заполнена полностью жидкостью.

 Важно запомнить, что чаще всего икота в утробе длится не более пяти минут, хотя в некоторых случаях достигает и часа.
Важно запомнить, что чаще всего икота в утробе длится не более пяти минут, хотя в некоторых случаях достигает и часа.

 Будущим мамам нужно ориентироваться на свои внутренние ощущения и реагировать на каждое изменение в двигательной активности крохи, зачастую наблюдения и своевременное обращение к специалистам позволяет спасти жизнь малышу. Лучше всего завести специальный дневник и вносить все изменения в действиях ребёнка, которые вызывают дискомфорт для женщины. При посещении врача ведущего беременность нужно без стеснений рассказывать свои наблюдения и задавать все интересующие вопросы, это важно для здоровья и полноценного развития ребёнка.
Будущим мамам нужно ориентироваться на свои внутренние ощущения и реагировать на каждое изменение в двигательной активности крохи, зачастую наблюдения и своевременное обращение к специалистам позволяет спасти жизнь малышу. Лучше всего завести специальный дневник и вносить все изменения в действиях ребёнка, которые вызывают дискомфорт для женщины. При посещении врача ведущего беременность нужно без стеснений рассказывать свои наблюдения и задавать все интересующие вопросы, это важно для здоровья и полноценного развития ребёнка. Следует предпринять некоторые действия, чтобы облегчить последствия икоты внутри животика. Если беременная женщина чувствует неприятные ощущения во время икоты малыша, нужно воспользоваться некоторыми советами специалистов и рожениц со стажем:
Следует предпринять некоторые действия, чтобы облегчить последствия икоты внутри животика. Если беременная женщина чувствует неприятные ощущения во время икоты малыша, нужно воспользоваться некоторыми советами специалистов и рожениц со стажем:
 Прежде всего, нужно запомнить, что икота это нормальное явление, которое подтверждает, что ребёнок полноценно развивается и его мозг правильно функционирует. Необходимо следить за поведением плода внутри животика, чтобы избежать кислородного голодания, своевременно проходить все необходимые обследования и вести дневник беременности.
Прежде всего, нужно запомнить, что икота это нормальное явление, которое подтверждает, что ребёнок полноценно развивается и его мозг правильно функционирует. Необходимо следить за поведением плода внутри животика, чтобы избежать кислородного голодания, своевременно проходить все необходимые обследования и вести дневник беременности. К такой группе «надуманных» проблем на фоне абсолютно нормальных показателей всех анализов относится икота младенца в утробе. Икает ли там ребенок на самом деле и насколько это явление безопасно? Гинекологи утверждают, что это физиологическое явление без признаков патологии. Поэтому, чтобы это состояние малыша не доставляло маме лишних волнений, давайте разузнаем, почему ребенок икает в животе у беременной женщины.
К такой группе «надуманных» проблем на фоне абсолютно нормальных показателей всех анализов относится икота младенца в утробе. Икает ли там ребенок на самом деле и насколько это явление безопасно? Гинекологи утверждают, что это физиологическое явление без признаков патологии. Поэтому, чтобы это состояние малыша не доставляло маме лишних волнений, давайте разузнаем, почему ребенок икает в животе у беременной женщины. Нужно лишь немного прислушаться к животу. Если ребенок икает в утробе, ощущения матери можно описать таким образом:
Нужно лишь немного прислушаться к животу. Если ребенок икает в утробе, ощущения матери можно описать таким образом:
 В норме лишняя жидкость, попавшая к малышу внутрь, выводится почками. Если количество попавшей воды очень велико, то это вызывает сокращение диафрагмы, то есть икоту.
В норме лишняя жидкость, попавшая к малышу внутрь, выводится почками. Если количество попавшей воды очень велико, то это вызывает сокращение диафрагмы, то есть икоту.
 Поэтому не стоит сравнивать свою беременность с другими и паниковать, если что-то не совпадет.
Поэтому не стоит сравнивать свою беременность с другими и паниковать, если что-то не совпадет. Однако, как уверяют специалисты, икание – это показатель полноценного формирования нервной системы плода.
Однако, как уверяют специалисты, икание – это показатель полноценного формирования нервной системы плода. Еще, будучи в утробе мамы, ребенок с помощью икания, разрабатывает легкие, так сказать, готовится к взрослой жизни. К тому же икание, как утверждают некоторые ученые, уменьшает давление на увеличивающиеся легкие, и таким образом успокаивает крошку. Следует заметить, в третьем триместре, кроме дыхательных упражнений, ребенок активно тренирует сосательный рефлекс. Поэтому, появившись на свет, первое, что малыш сделает – станет дышать и кушать мамино молозиво;
Еще, будучи в утробе мамы, ребенок с помощью икания, разрабатывает легкие, так сказать, готовится к взрослой жизни. К тому же икание, как утверждают некоторые ученые, уменьшает давление на увеличивающиеся легкие, и таким образом успокаивает крошку. Следует заметить, в третьем триместре, кроме дыхательных упражнений, ребенок активно тренирует сосательный рефлекс. Поэтому, появившись на свет, первое, что малыш сделает – станет дышать и кушать мамино молозиво; Малыш с аппетитом заглотнет амниотическую жидкость, а наглотавшись вдоволь, начнет икать;
Малыш с аппетитом заглотнет амниотическую жидкость, а наглотавшись вдоволь, начнет икать; Такие минуты стоит запомнить или снять на видео – они уникальные.
Такие минуты стоит запомнить или снять на видео – они уникальные. Такое физическое упражнение «убаюкает» малыша, расслабит спину и немного подготовит Ваше дыхание к родовой деятельности.
Такое физическое упражнение «убаюкает» малыша, расслабит спину и немного подготовит Ваше дыхание к родовой деятельности. Может ли плод икать в утробе матери? И если нет, то как расценивать эти икотоподобные движения?
Может ли плод икать в утробе матери? И если нет, то как расценивать эти икотоподобные движения? И случается, беременная просто не улавливает некоторых мелких движений плода. К тому же не все детки проявляют активность одинаково: некоторые икают подолгу и очень выражено, другие подают еле заметные сигналы.
И случается, беременная просто не улавливает некоторых мелких движений плода. К тому же не все детки проявляют активность одинаково: некоторые икают подолгу и очень выражено, другие подают еле заметные сигналы. Кроме того, гинеколог должен направить вас на дополнительные исследования, если возникли подозрения на неладное. Например, помочь выявить гипоксию может УЗИ с и кардиотокография.
Кроме того, гинеколог должен направить вас на дополнительные исследования, если возникли подозрения на неладное. Например, помочь выявить гипоксию может УЗИ с и кардиотокография. Специалисты из интернет-магазина «Дочки-сыночки» познакомят вас с ассортиментом продуктов для будущих мам.
Специалисты из интернет-магазина «Дочки-сыночки» познакомят вас с ассортиментом продуктов для будущих мам.

 Скорее всего, малыш просто познает окружающий мир, учится самостоятельно дышать и глотать.
Скорее всего, малыш просто познает окружающий мир, учится самостоятельно дышать и глотать.
 Но почему младенцы икают в утробе матери и как часто это нормально? Читайте дальше, чтобы узнать больше об икоте в утробе матери.
Но почему младенцы икают в утробе матери и как часто это нормально? Читайте дальше, чтобы узнать больше об икоте в утробе матери. как первый триместр, когда развивается диафрагма ребенка.”
как первый триместр, когда развивается диафрагма ребенка.”
 Ла Порт объясняет, что они могут происходить случайно и часто, иногда по несколько раз в день. Тем не менее, некоторые младенцы кажутся не очень икотой, и это тоже нормально, если вы чувствуете другие движения в животе. Если вы делаете ежедневный подсчет ударов вместе с ребенком (т. Е. Записываете, как часто они двигаются в течение часа в одно и то же время дня каждый день), считайте каждую икоту также как движение. В конце концов, по словам Брауна, икота в утробе матери — «одно из самых распространенных шевелений плода».
Ла Порт объясняет, что они могут происходить случайно и часто, иногда по несколько раз в день. Тем не менее, некоторые младенцы кажутся не очень икотой, и это тоже нормально, если вы чувствуете другие движения в животе. Если вы делаете ежедневный подсчет ударов вместе с ребенком (т. Е. Записываете, как часто они двигаются в течение часа в одно и то же время дня каждый день), считайте каждую икоту также как движение. В конце концов, по словам Брауна, икота в утробе матери — «одно из самых распространенных шевелений плода». Вы всегда должны проконсультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах.
Вы всегда должны проконсультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах.  Иногда они длятся всего минуту или две, но иногда они могут длиться немного дольше.
Иногда они длятся всего минуту или две, но иногда они могут длиться немного дольше. Другими словами, это знак того, что тело вашего малыша готовится к жизни во внешнем мире.
Другими словами, это знак того, что тело вашего малыша готовится к жизни во внешнем мире.


 Механические травмы мышц промежности.
Механические травмы мышц промежности. Сухость вагины.
Сухость вагины. Тело матки может опускаться до половой щели, но за ее пределы не выходит. В этот период болезни, у женщины появляются боли (тянущие или ноющие). Их возникновение нередко совпадает с началом месячных. Поэтому пациентки в этой фазе заболевания к врачу не обращаются.
Тело матки может опускаться до половой щели, но за ее пределы не выходит. В этот период болезни, у женщины появляются боли (тянущие или ноющие). Их возникновение нередко совпадает с началом месячных. Поэтому пациентки в этой фазе заболевания к врачу не обращаются. Необходимо сделать диагностический соскоб в маточной полости.
Необходимо сделать диагностический соскоб в маточной полости. ЛФК. Её действие направлено на повышение мышечного тонуса тазового корсета.
ЛФК. Её действие направлено на повышение мышечного тонуса тазового корсета. Метод укрепления мышечносвязочного аппарата, который осуществляется путем их укорачивания.
Метод укрепления мышечносвязочного аппарата, который осуществляется путем их укорачивания. По возможности избегать поднятия тяжести более 5 кг.
По возможности избегать поднятия тяжести более 5 кг. «Лифт», где требуется принять положение, лежа на спине, согнутые колени поджимают к животу. Постепенно, начиная с нижних отделов живота, происходит напряжение мышц. Каждая мышечная группа должна испытывать напряжение в течение 10 секунд.
«Лифт», где требуется принять положение, лежа на спине, согнутые колени поджимают к животу. Постепенно, начиная с нижних отделов живота, происходит напряжение мышц. Каждая мышечная группа должна испытывать напряжение в течение 10 секунд. Патология развивается незаметно и, скорее всего, толчок заболеванию был дан еще в молодости – тяжелые роды, ношение тяжестей, травмы таза и воспаления. Такие ситуации не редкость, в Индии, например, опущение матки носит чуть-ли не эпидемиологический характер, и даже в благополучных Соединенных Штатах от этого заболевания страдают более 15 млн женщин.
Патология развивается незаметно и, скорее всего, толчок заболеванию был дан еще в молодости – тяжелые роды, ношение тяжестей, травмы таза и воспаления. Такие ситуации не редкость, в Индии, например, опущение матки носит чуть-ли не эпидемиологический характер, и даже в благополучных Соединенных Штатах от этого заболевания страдают более 15 млн женщин. Опущение шейки матки – заболевание, при котором шейка смещается ниже положенного уровня.
Опущение шейки матки – заболевание, при котором шейка смещается ниже положенного уровня.








 Гинекологическая патология, при которой детородный орган смещается к низу в результате снижения тонуса маточных мышц и связочного аппарата, называется пролапсом или опущением матки.
Гинекологическая патология, при которой детородный орган смещается к низу в результате снижения тонуса маточных мышц и связочного аппарата, называется пролапсом или опущением матки.









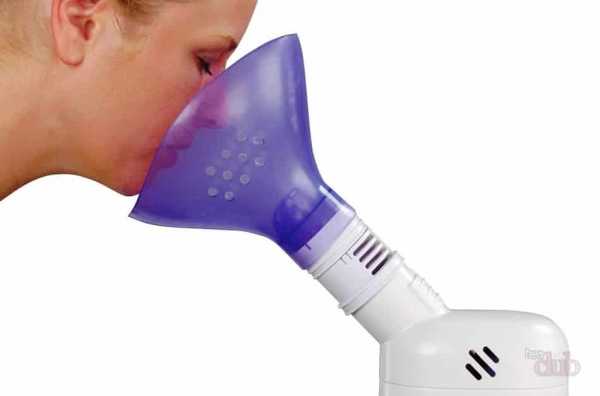

 С кашлем «знакомы» все – этот синдром считается первым симптомом острой респираторно-вирусной инфекции или обычной простуды. Как раз с лечения кашля и начинается вообще терапевтический курс при развивающемся заболевании – его приступы привносят в привычную жизнь слишком много неудобств и дискомфорта.
С кашлем «знакомы» все – этот синдром считается первым симптомом острой респираторно-вирусной инфекции или обычной простуды. Как раз с лечения кашля и начинается вообще терапевтический курс при развивающемся заболевании – его приступы привносят в привычную жизнь слишком много неудобств и дискомфорта.  Молоко и имбирь. Имбирь по своим качествам и свойствам приближен к чесноку и луку, поэтому он активно используется в народной медицине. Специалисты рекомендуют употреблять напиток из молока с имбирем на ночь, непосредственно перед сном. А приготовить его можно следующим образом: половину стакана молока, 2 чайные ложки зеленого чая и небольшой фрагмент корня имбиря нужно довести до кипения три раза подряд, но между этими разами нужно выждать 5 минут для настаивания средства.
Молоко и имбирь. Имбирь по своим качествам и свойствам приближен к чесноку и луку, поэтому он активно используется в народной медицине. Специалисты рекомендуют употреблять напиток из молока с имбирем на ночь, непосредственно перед сном. А приготовить его можно следующим образом: половину стакана молока, 2 чайные ложки зеленого чая и небольшой фрагмент корня имбиря нужно довести до кипения три раза подряд, но между этими разами нужно выждать 5 минут для настаивания средства.  Лимон с глицерином. Понадобится 1 лимон – его целиком нужно проварить на медленном кипении в течение 10 минут. Затем лимон разрезается — из полученных половинок нужно получить сок, смешать его с 2 чайными ложками медицинского глицерина и выложить массу в стакан. Затем в лекарственное средство нужно добавить мед в таком количестве, чтобы в результате получился полный стакан лекарства. Принимается оно в количестве 1 чайная ложка трижды в сутки, но если кашель мучает больного уже давно, то дозу можно увеличить до 2 чайных ложек на прием.
Лимон с глицерином. Понадобится 1 лимон – его целиком нужно проварить на медленном кипении в течение 10 минут. Затем лимон разрезается — из полученных половинок нужно получить сок, смешать его с 2 чайными ложками медицинского глицерина и выложить массу в стакан. Затем в лекарственное средство нужно добавить мед в таком количестве, чтобы в результате получился полный стакан лекарства. Принимается оно в количестве 1 чайная ложка трижды в сутки, но если кашель мучает больного уже давно, то дозу можно увеличить до 2 чайных ложек на прием.  Редька с сахаром или медом. Тоже достаточно хорошо известный способ лечения кашля – нужно нарезать тонкими пластинами черную редьку (предварительно очистить) и засыпать сахаром в произвольном количестве. Через 4-6 часов появится много сока, который нужно употреблять по 1 чайной ложке 4-5 раз в день. Если же хотите приготовить подобное лекарство с медом, то нужно сделать в черной редьке углубление в виде чаши и туда налить мед. Через несколько часов в углублении появится сок – его и нужно принимать по 1 чайной ложке каждые 2-3 часа. Обычно хватает 3 дня для того, чтобы с помощью сока черной редьки избавиться даже от сильного, затяжного кашля.
Редька с сахаром или медом. Тоже достаточно хорошо известный способ лечения кашля – нужно нарезать тонкими пластинами черную редьку (предварительно очистить) и засыпать сахаром в произвольном количестве. Через 4-6 часов появится много сока, который нужно употреблять по 1 чайной ложке 4-5 раз в день. Если же хотите приготовить подобное лекарство с медом, то нужно сделать в черной редьке углубление в виде чаши и туда налить мед. Через несколько часов в углублении появится сок – его и нужно принимать по 1 чайной ложке каждые 2-3 часа. Обычно хватает 3 дня для того, чтобы с помощью сока черной редьки избавиться даже от сильного, затяжного кашля. 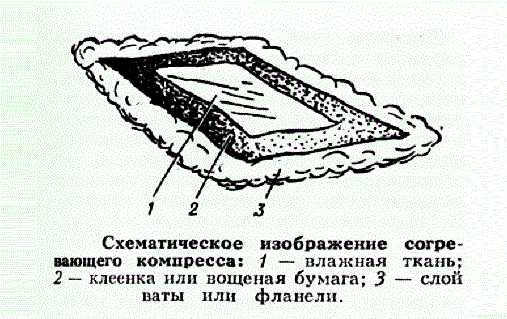
 Обратите внимание: многие рекомендуют использовать для компресса при кашле водку или спирт – без предварительной консультации с врачом этого делать не стоит. Такое лечение будет запрещено при многих кожных заболеваниях, небольших повреждениях кожи в области теоретического проведения процедуры.
Обратите внимание: многие рекомендуют использовать для компресса при кашле водку или спирт – без предварительной консультации с врачом этого делать не стоит. Такое лечение будет запрещено при многих кожных заболеваниях, небольших повреждениях кожи в области теоретического проведения процедуры.












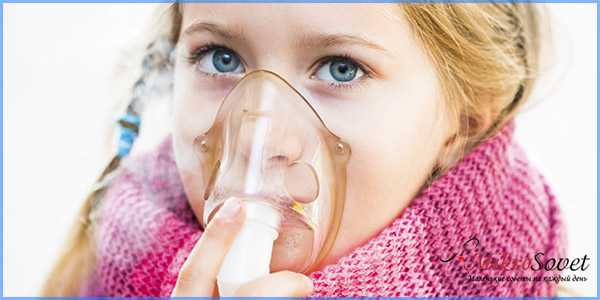





 Кроме того, способствовать внешнему проявлению вируса могут следующие причины:
Кроме того, способствовать внешнему проявлению вируса могут следующие причины: Болевые ощущения усиливаются. Пузырьки постепенно увеличиваются, и жидкость в них становится мутной.
Болевые ощущения усиливаются. Пузырьки постепенно увеличиваются, и жидкость в них становится мутной.
 Передача происходит при поцелуе с носителем вируса, а также при совместном использовании бальзама для губ, бритвенных лезвий или других средств личной гигиены.
Передача происходит при поцелуе с носителем вируса, а также при совместном использовании бальзама для губ, бритвенных лезвий или других средств личной гигиены. Если стоматолог предполагает, что язвы могут иметь злокачественный характер, он также выполнит биопсию.
Если стоматолог предполагает, что язвы могут иметь злокачественный характер, он также выполнит биопсию. Им инфицировано более 90% людей во всем мире.
Им инфицировано более 90% людей во всем мире. Считается, что если обострения простого герпеса происходят до четырех раз в году, то это редкое рецидивирование, и лечение назначают по обострению. Если же рецидивы простого герпеса происходят более четырех раз в году, то лечение противовирусными препаратами назначают пожизненно. Это шок для неподготовленного человека: мало того, что нужно глотать таблетки, так еще и всегда! Но эта методика полностью избавляет от рецидивов, пациент начинает жить полноценно. Тем более сейчас появляются все более совершенные препараты. Главное, что проблему можно решить и сделать это безопасно. Сергей Казаков, врач-дерматовенеролог
Считается, что если обострения простого герпеса происходят до четырех раз в году, то это редкое рецидивирование, и лечение назначают по обострению. Если же рецидивы простого герпеса происходят более четырех раз в году, то лечение противовирусными препаратами назначают пожизненно. Это шок для неподготовленного человека: мало того, что нужно глотать таблетки, так еще и всегда! Но эта методика полностью избавляет от рецидивов, пациент начинает жить полноценно. Тем более сейчас появляются все более совершенные препараты. Главное, что проблему можно решить и сделать это безопасно. Сергей Казаков, врач-дерматовенеролог Если высыпания появляются не только на губах, но и на других участках тела, необходимо срочно обратиться к врачу и пройти иммунологическое обследование.
Если высыпания появляются не только на губах, но и на других участках тела, необходимо срочно обратиться к врачу и пройти иммунологическое обследование.
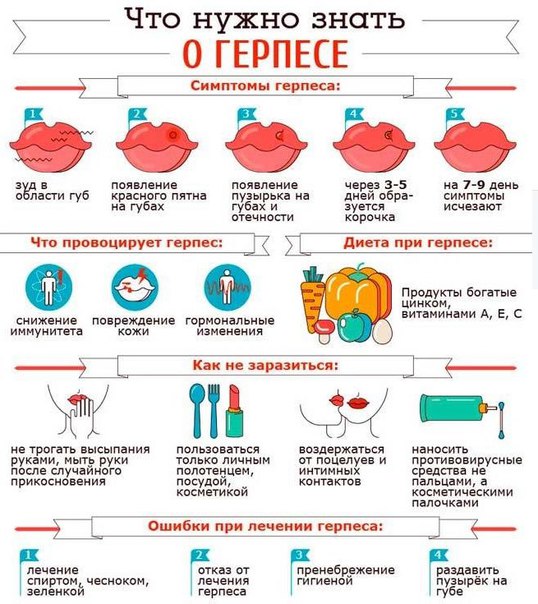 Во время обострения болезни медики советуют предотвратить ее распространение. Для этого необходимо избегать кожного контакта с другими людьми, не использовать общие предметы — полотенца, мази для губ, помаду, посуду. Также больной должен помнить о гигиене и как можно чаще мыть руки.
Во время обострения болезни медики советуют предотвратить ее распространение. Для этого необходимо избегать кожного контакта с другими людьми, не использовать общие предметы — полотенца, мази для губ, помаду, посуду. Также больной должен помнить о гигиене и как можно чаще мыть руки. Ирина Булеева, врач-терапевт, клинический фармаколог сервиса «Онлайн доктор»
Ирина Булеева, врач-терапевт, клинический фармаколог сервиса «Онлайн доктор»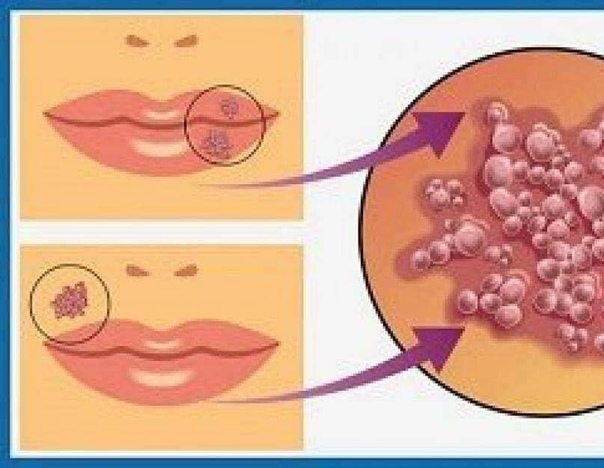 Не стоит пренебрегать отпуском или брать много работы, когда чувствуете сильную усталость. Герпес появляется не только в зимний период, но и летом. Если солнечные лучи провоцируют его, пользуйтесь солнцезащитным средством перед выходом на улицу.
Не стоит пренебрегать отпуском или брать много работы, когда чувствуете сильную усталость. Герпес появляется не только в зимний период, но и летом. Если солнечные лучи провоцируют его, пользуйтесь солнцезащитным средством перед выходом на улицу. Это грозное осложнение генитального герпеса, и, к счастью, встречается оно очень редко.
Это грозное осложнение генитального герпеса, и, к счастью, встречается оно очень редко.

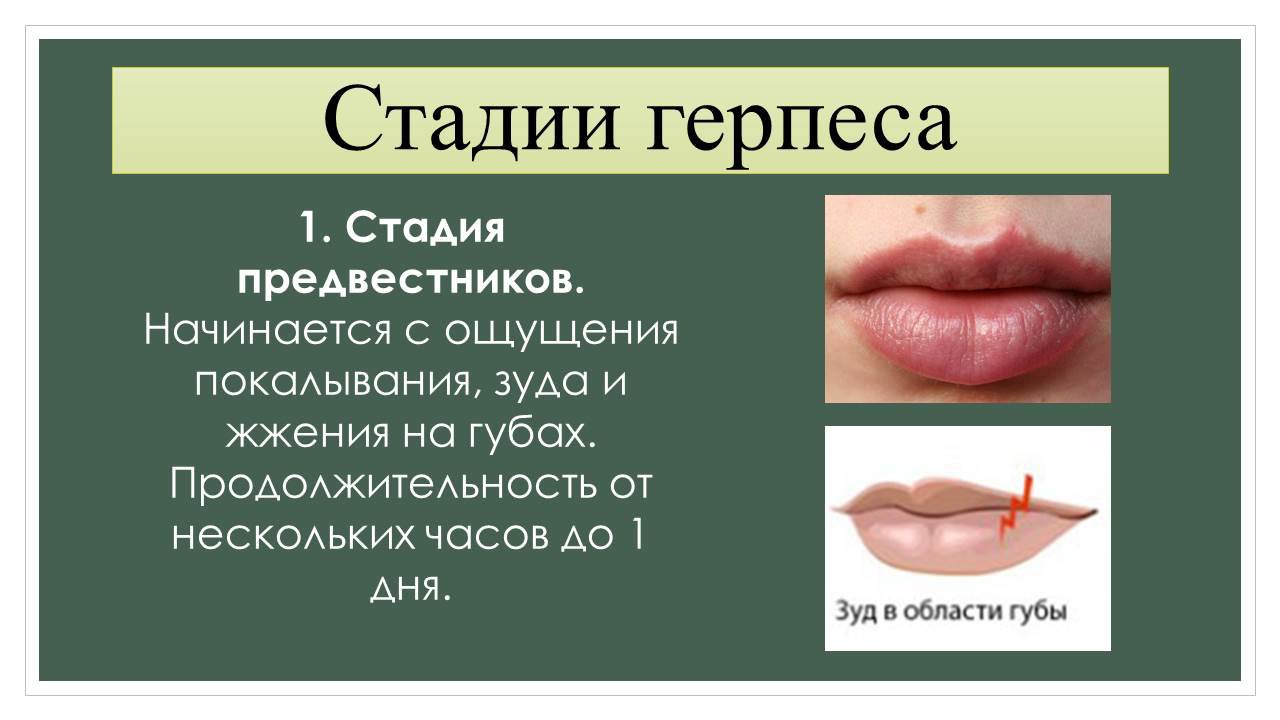 М., носит общий информационный характер, не заменяет консультацию специалиста.
М., носит общий информационный характер, не заменяет консультацию специалиста.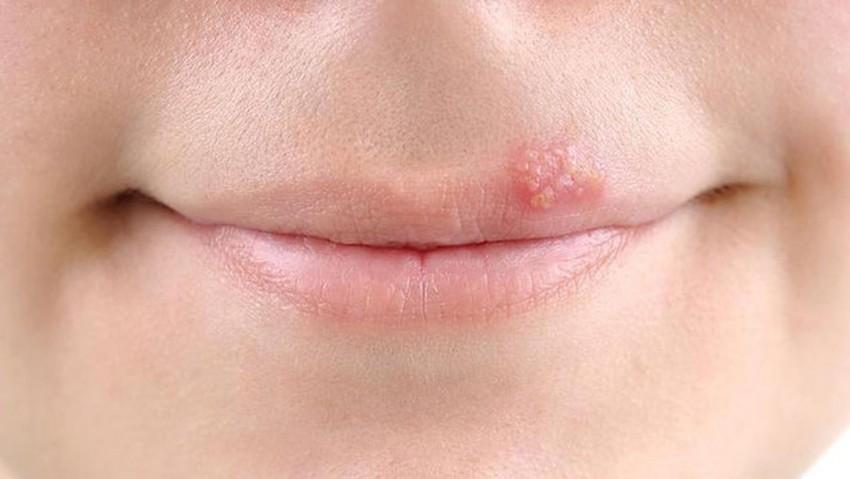 Однажды попав в организм, вирус больше никогда его не покидает. Обычно он находится в организме в неактивном, «спящем» состоянии и не беспокоит человека.
Однажды попав в организм, вирус больше никогда его не покидает. Обычно он находится в организме в неактивном, «спящем» состоянии и не беспокоит человека. К ним относится ослабление иммунитета, эмоциональное расстройство, стрессы, употребление алкоголя, изменения климата (например поездки), менструация, длительное пребывание на солнце или переохлаждение, наличие инфекции (ОРВИ, пневмония, гайморит и т.д.).
К ним относится ослабление иммунитета, эмоциональное расстройство, стрессы, употребление алкоголя, изменения климата (например поездки), менструация, длительное пребывание на солнце или переохлаждение, наличие инфекции (ОРВИ, пневмония, гайморит и т.д.).
 Народные методы действительно помогают в лечении герпетической инфекции?
Народные методы действительно помогают в лечении герпетической инфекции?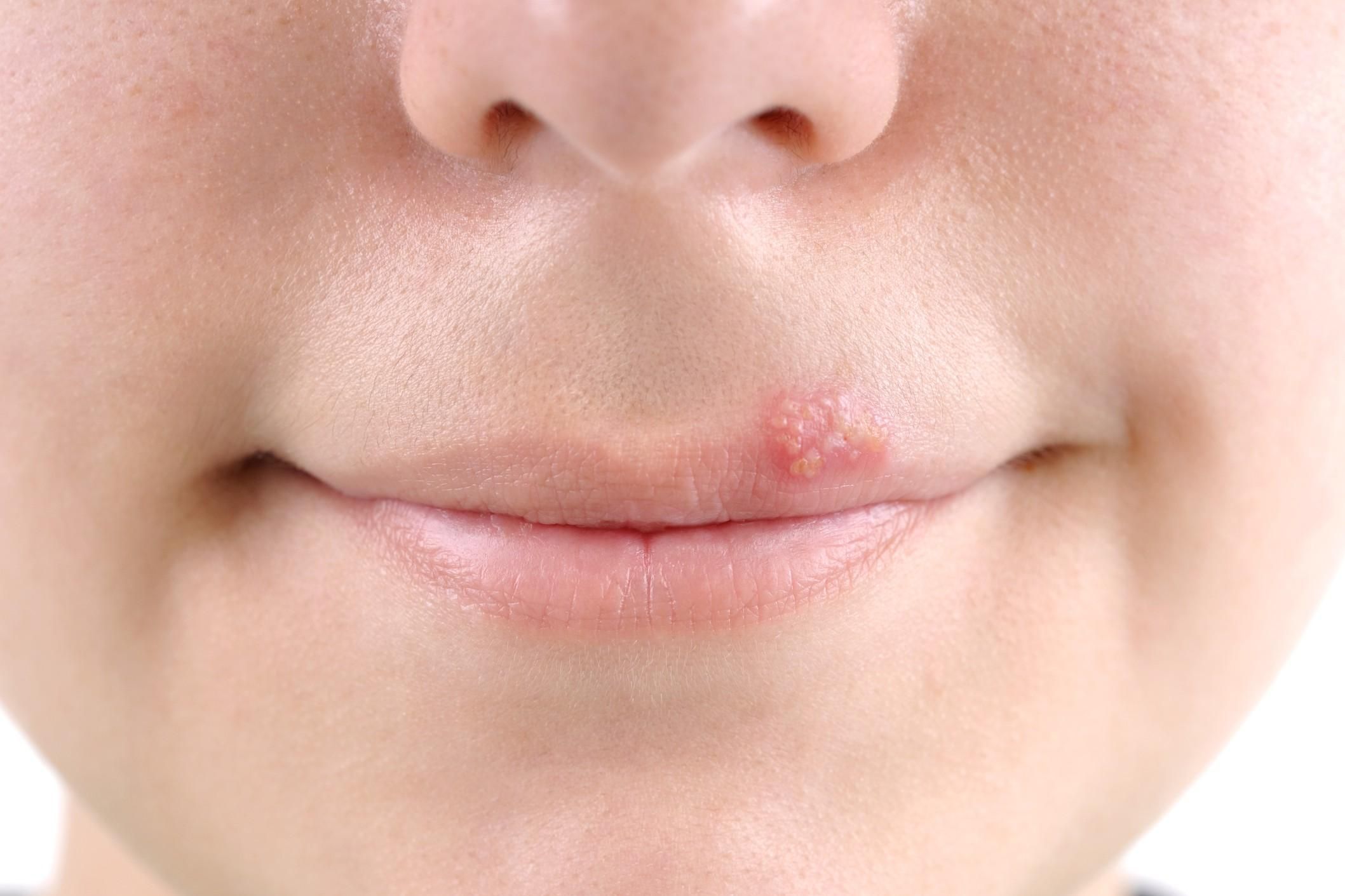

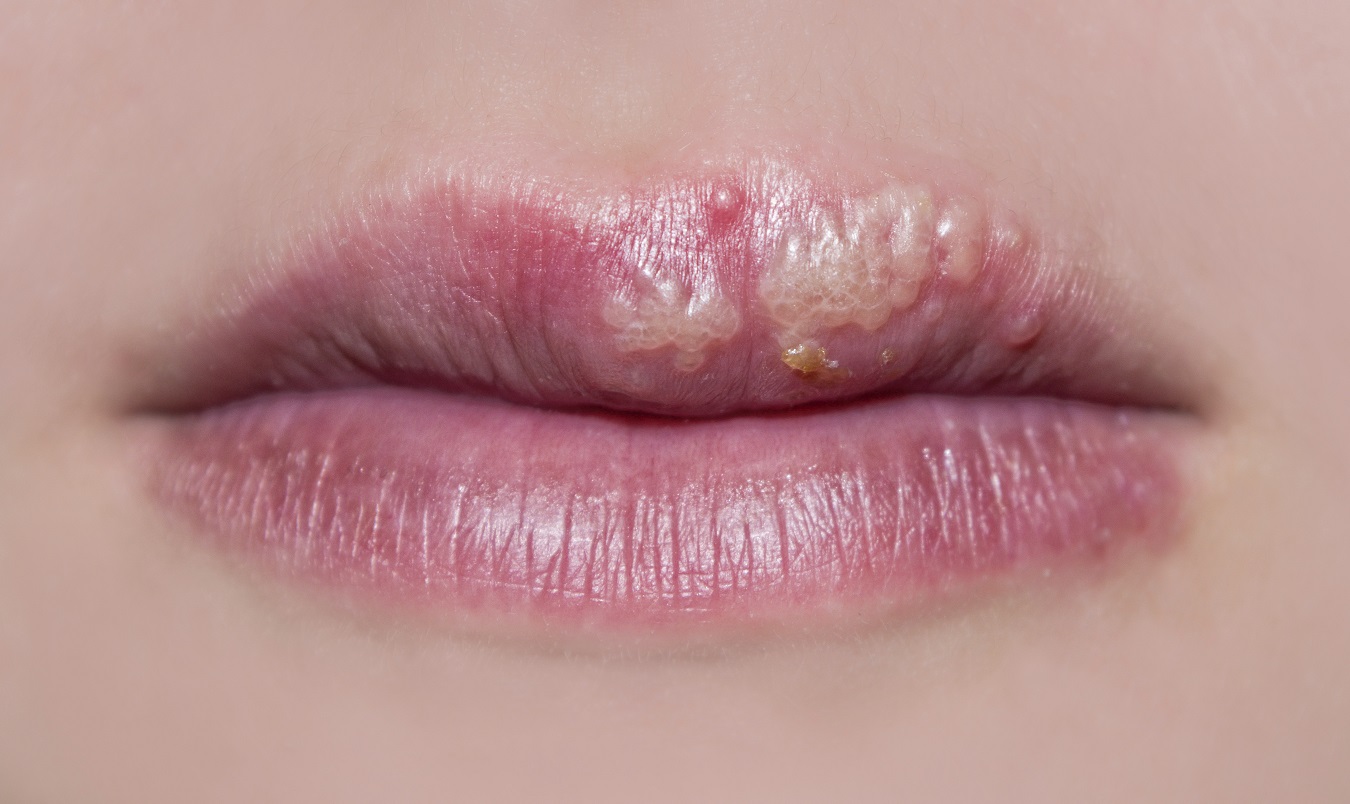 У большинства носителей течение бессимптомное.
У большинства носителей течение бессимптомное.




 Некоторые виды вирусов герпеса поражают самые разнообразные места. Носителями вируса простого герпеса являются практически все взрослые люди на планете – вирус активно распространяется и остается в организме человека всю его жизнь.
Некоторые виды вирусов герпеса поражают самые разнообразные места. Носителями вируса простого герпеса являются практически все взрослые люди на планете – вирус активно распространяется и остается в организме человека всю его жизнь.
 Далее она транспортируется по дендритам нервных окончаний в тело чувствительного нейрона, находящееся в сенсорном ганглии, где встраиваются в его генетический аппарат навсегда. После проникновения вируса начинается процесс его активного воспроизводства в клетке — персистенция. При вирусных поражениях губ характерна персистенция вируса в нейроцитах чувствительных ганглиев тройничного нерва. У большинства людей воспроизводство и выделение вируса сразу после инфицирования происходит бессимптомно. Это может произойти более чем за неделю до или после появления первых симптомов в 50 % случаев. Возбудитель интенсивно в нем размножается. Происходит очаговая гибель эпителия: клетки увеличиваются в размерах, затем погибают, образуя очаги мертвых клеток. Продолжительность периода вирусовыделения при локализации вируса на губах у простого герпеса-1 типа-6—33 дней, а у простого герпеса-2 типа- 1 день. После заражения организм начинает синтезировать антитела против конкретного герпес-типа вируса, предотвращая распространение инфекции.
Далее она транспортируется по дендритам нервных окончаний в тело чувствительного нейрона, находящееся в сенсорном ганглии, где встраиваются в его генетический аппарат навсегда. После проникновения вируса начинается процесс его активного воспроизводства в клетке — персистенция. При вирусных поражениях губ характерна персистенция вируса в нейроцитах чувствительных ганглиев тройничного нерва. У большинства людей воспроизводство и выделение вируса сразу после инфицирования происходит бессимптомно. Это может произойти более чем за неделю до или после появления первых симптомов в 50 % случаев. Возбудитель интенсивно в нем размножается. Происходит очаговая гибель эпителия: клетки увеличиваются в размерах, затем погибают, образуя очаги мертвых клеток. Продолжительность периода вирусовыделения при локализации вируса на губах у простого герпеса-1 типа-6—33 дней, а у простого герпеса-2 типа- 1 день. После заражения организм начинает синтезировать антитела против конкретного герпес-типа вируса, предотвращая распространение инфекции. В случае заражения вирусом герпеса 1-типа, такая выработка антител защитит организм от прочих инфекционных процессов, вызываемых этим вирусом, таких как генитальный герпес, герпетический кератит и панариций.
В случае заражения вирусом герпеса 1-типа, такая выработка антител защитит организм от прочих инфекционных процессов, вызываемых этим вирусом, таких как генитальный герпес, герпетический кератит и панариций. Поэтому всегда существует вероятность повторных высыпаний, особенно при иммунодефицитах (например, при ВИЧ-инфекции или опухолях). Применение противовирусных средств позволяет подавить активность вируса и облегчить симптомы. Лечение герпеса на губах может занять длительное время – ранка может зажить гораздо быстрее, если ее не трогать, однако в случае с губами это практически невозможно. Ускорить процесс заживления помогут противовирусные мази, такие как ацикловир. Доказано, что ацикловир и валацикловир эффективны при лечении лицевого герпеса (на губах), в том числе у раковых больных. При местном применении для лечения лицевого герпеса эффективны ацикловир, пенцикловир, докосанол (docosanol). Эти препараты разрешены к продаже без рецепта врача. Использовать их необходимо регулярно, соблюдая при этом правила гигиены: используя только личную посуду, полотенца и так далее. Альтернативные методы действуют опосредованно, обладая лишь общеукрепляющим, противовоспалительным действием. Препараты эхинацеи, стимулируют систему иммунитета.
Поэтому всегда существует вероятность повторных высыпаний, особенно при иммунодефицитах (например, при ВИЧ-инфекции или опухолях). Применение противовирусных средств позволяет подавить активность вируса и облегчить симптомы. Лечение герпеса на губах может занять длительное время – ранка может зажить гораздо быстрее, если ее не трогать, однако в случае с губами это практически невозможно. Ускорить процесс заживления помогут противовирусные мази, такие как ацикловир. Доказано, что ацикловир и валацикловир эффективны при лечении лицевого герпеса (на губах), в том числе у раковых больных. При местном применении для лечения лицевого герпеса эффективны ацикловир, пенцикловир, докосанол (docosanol). Эти препараты разрешены к продаже без рецепта врача. Использовать их необходимо регулярно, соблюдая при этом правила гигиены: используя только личную посуду, полотенца и так далее. Альтернативные методы действуют опосредованно, обладая лишь общеукрепляющим, противовоспалительным действием. Препараты эхинацеи, стимулируют систему иммунитета. Лизин, являясь незаменимой аминокислотой, представляет собой пластический материал для тканевой регенерации. Цинковые мази при нанесении на кожные покровы обладают противовоспалительным, антисептическим и подсушивающим действием, препятствуя проникновению вируса и ускоряя заживление язв. Сюда же стоит отнести экстракт алоэ вера и прополис, как природные противовоспалительные средства. Если симптомы болезни долгое время не проходят, необходимо обратиться к врачу, который порекомендует, как лечить герпес на губах эффективнее и избежать осложнения.
Лизин, являясь незаменимой аминокислотой, представляет собой пластический материал для тканевой регенерации. Цинковые мази при нанесении на кожные покровы обладают противовоспалительным, антисептическим и подсушивающим действием, препятствуя проникновению вируса и ускоряя заживление язв. Сюда же стоит отнести экстракт алоэ вера и прополис, как природные противовоспалительные средства. Если симптомы болезни долгое время не проходят, необходимо обратиться к врачу, который порекомендует, как лечить герпес на губах эффективнее и избежать осложнения.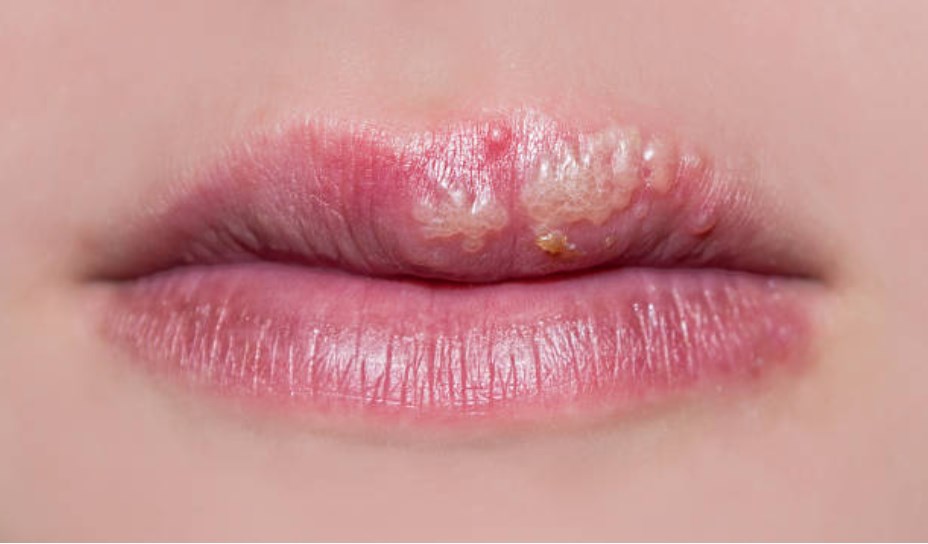 После стадии активной инфекции, вирус остаётся в неактивном состоянии жить в чувствительных ганглиях и ганглиях автономной нервной системы. Вирусных частиц в этой фазе не производится. Частота и тяжесть вспышек у разных людей варьирует в широких пределах. У одних возникают язвы, не заживающие неделями, у других они проявляются только лишь как незначительный зуд и жжение в течение нескольких дней. Существует ряд доказательств, что наследственность влияет на частоту рецидивов. В области 21 хромосомы существует зона, включающая 6 генов, которую связывают с частотой вспышек. Тяжесть вспышек и их частота со временем уменьшается. Через несколько лет некоторые люди не будут иметь вообще каких-либо симптомов, хотя вирус будет выделяться и способен передаваться окружающим. У лиц с дефектами иммунитета вспышки будут тяжелее, дольше и чаще. Вспышки могут происходить в прежних местах или в непосредственной близости от нервных окончаний инфицированных ганглиев.
После стадии активной инфекции, вирус остаётся в неактивном состоянии жить в чувствительных ганглиях и ганглиях автономной нервной системы. Вирусных частиц в этой фазе не производится. Частота и тяжесть вспышек у разных людей варьирует в широких пределах. У одних возникают язвы, не заживающие неделями, у других они проявляются только лишь как незначительный зуд и жжение в течение нескольких дней. Существует ряд доказательств, что наследственность влияет на частоту рецидивов. В области 21 хромосомы существует зона, включающая 6 генов, которую связывают с частотой вспышек. Тяжесть вспышек и их частота со временем уменьшается. Через несколько лет некоторые люди не будут иметь вообще каких-либо симптомов, хотя вирус будет выделяться и способен передаваться окружающим. У лиц с дефектами иммунитета вспышки будут тяжелее, дольше и чаще. Вспышки могут происходить в прежних местах или в непосредственной близости от нервных окончаний инфицированных ганглиев.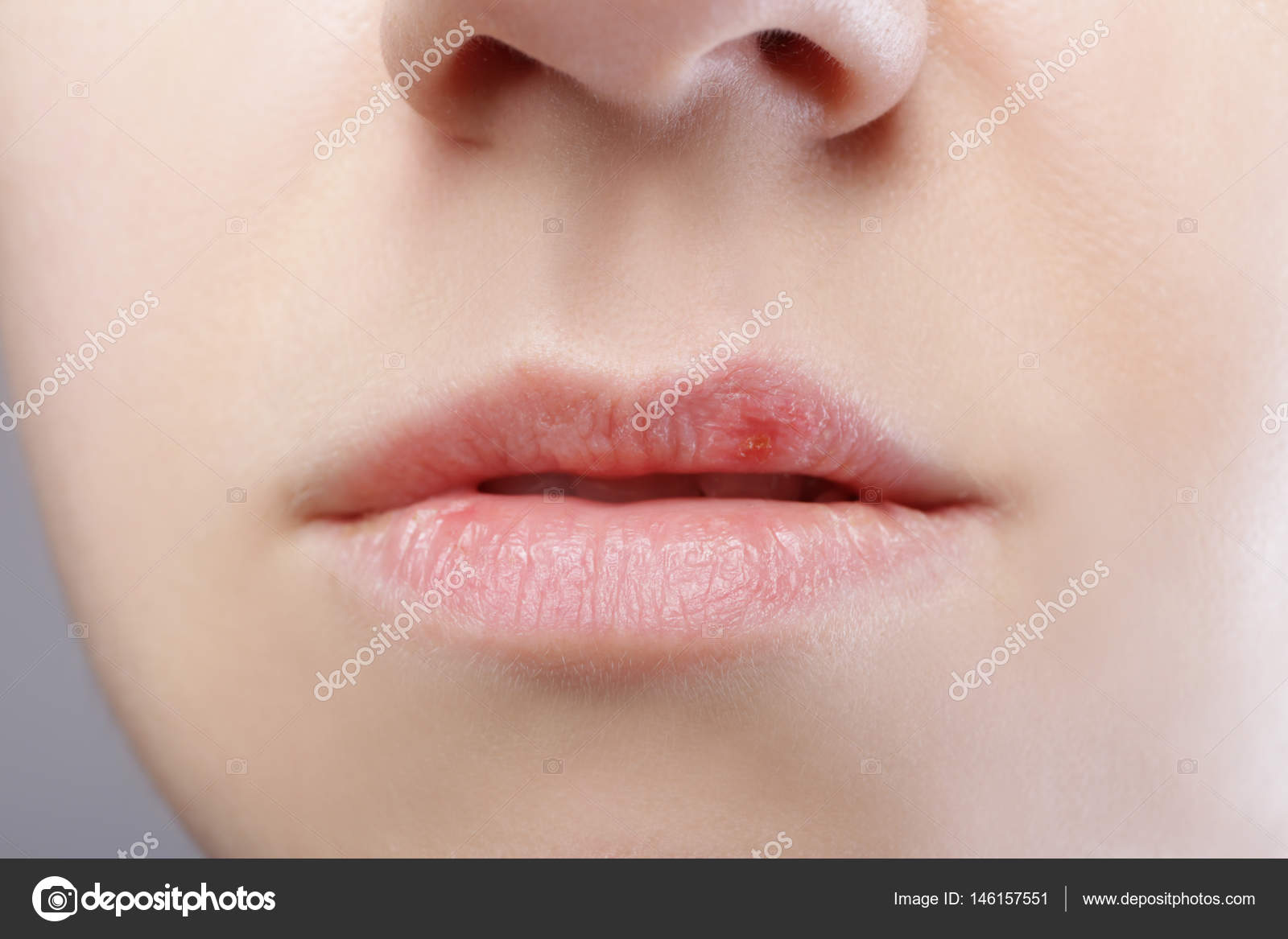 Вирус вызывает болезненные язвы на губах, деснах, языке, нёбе и щеках. Он также может вызывать такие симптомы, как жар и мышечные боли.
Вирус вызывает болезненные язвы на губах, деснах, языке, нёбе и щеках. Он также может вызывать такие симптомы, как жар и мышечные боли.
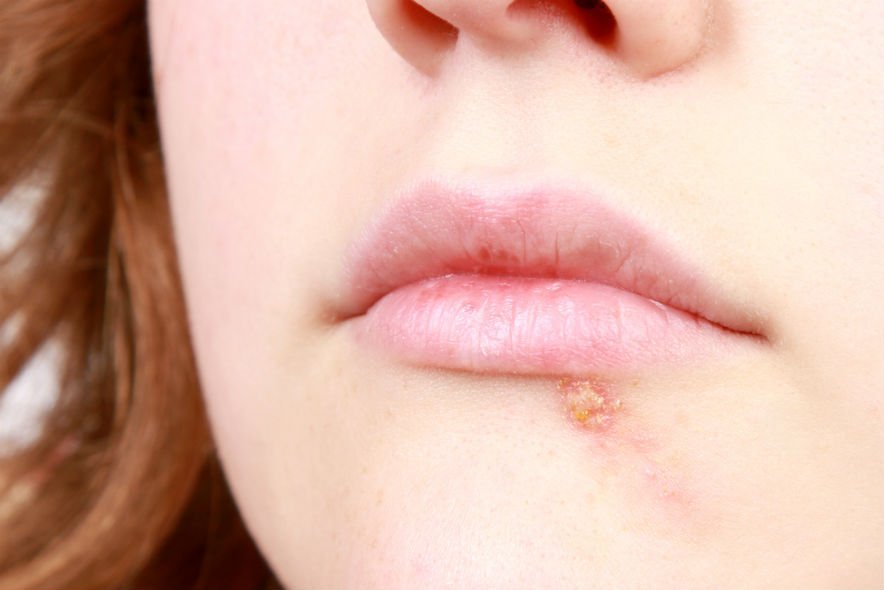 Большинство людей в среднем около 4 дней.
Большинство людей в среднем около 4 дней.
 Ваша иммунная система защищает вас от инфекции или борется с инфекцией. Если ваша система ослаблена, у вас больше шансов получить тяжелую инфекцию или осложнение болезни.
Ваша иммунная система защищает вас от инфекции или борется с инфекцией. Если ваша система ослаблена, у вас больше шансов получить тяжелую инфекцию или осложнение болезни.


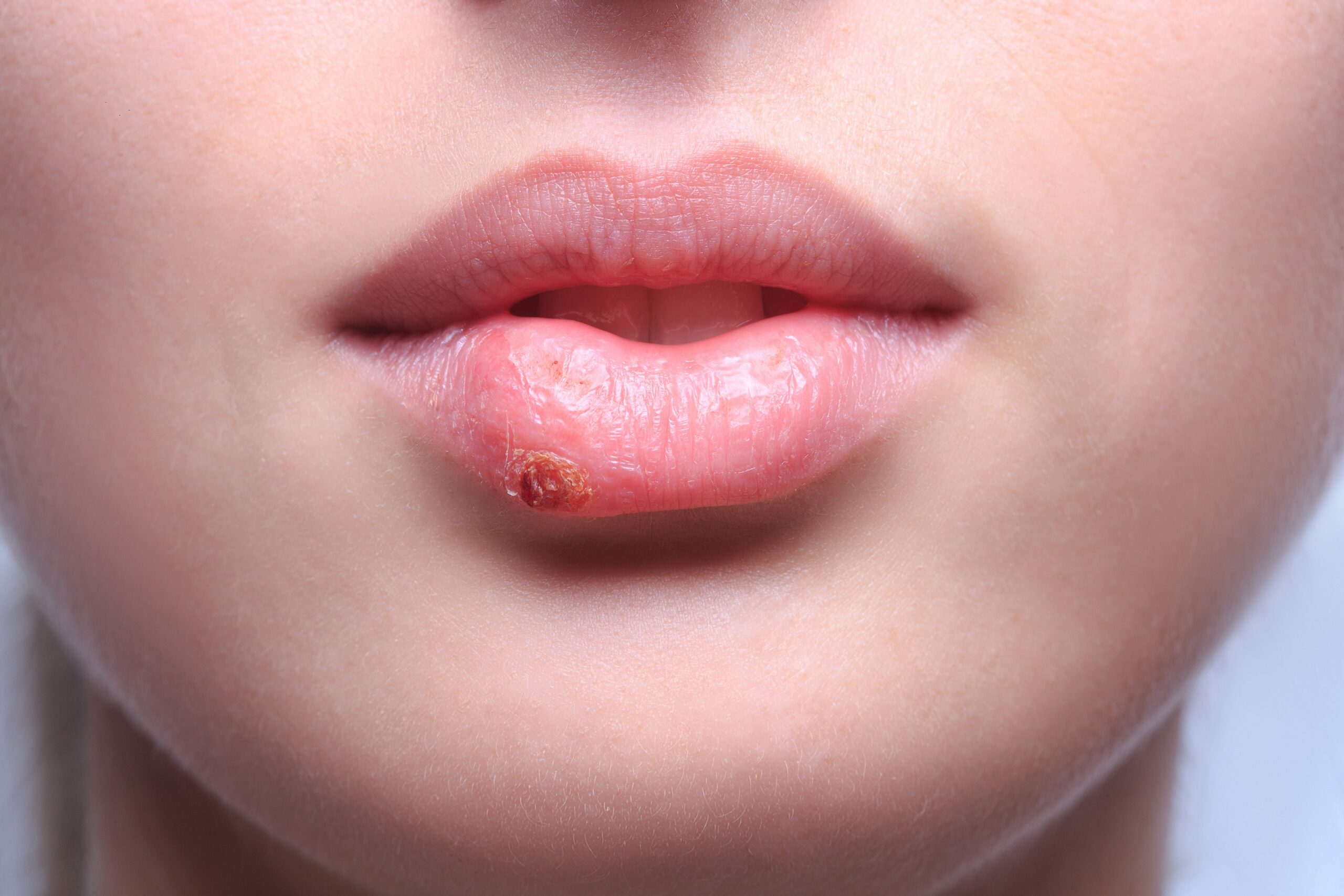


 Но это
раздражающее и часто болезненное хроническое заболевание вызывается вирусом: простым герпесом.
Примерно 1 из 2 или 4 из 5 взрослых в США имеют оральный герпес. По данным Национального
Институты здравоохранения (NIH) к 50 годам примерно 9 из 10 взрослых подвергались воздействию
вирус.
Но это
раздражающее и часто болезненное хроническое заболевание вызывается вирусом: простым герпесом.
Примерно 1 из 2 или 4 из 5 взрослых в США имеют оральный герпес. По данным Национального
Институты здравоохранения (NIH) к 50 годам примерно 9 из 10 взрослых подвергались воздействию
вирус. Большинство людей с оральным герпесом были инфицированы в детстве или как
молодые люди от несексуального контакта с инфицированной слюной. Это можно пройти мимо
целовать, прикасаться к коже зараженного человека или делиться инфицированными объектами, такими как
бальзам для губ, столовое серебро или бритвы.
Большинство людей с оральным герпесом были инфицированы в детстве или как
молодые люди от несексуального контакта с инфицированной слюной. Это можно пройти мимо
целовать, прикасаться к коже зараженного человека или делиться инфицированными объектами, такими как
бальзам для губ, столовое серебро или бритвы. Это может вызвать тяжелые гриппоподобные симптомы, увеличение лимфатических узлов и
Головная боль. Но у некоторых людей симптомы отсутствуют. При первичном инфицировании язвочки
может возникнуть на губах и вокруг губ, а также по всему рту.
Это может вызвать тяжелые гриппоподобные симптомы, увеличение лимфатических узлов и
Головная боль. Но у некоторых людей симптомы отсутствуют. При первичном инфицировании язвочки
может возникнуть на губах и вокруг губ, а также по всему рту.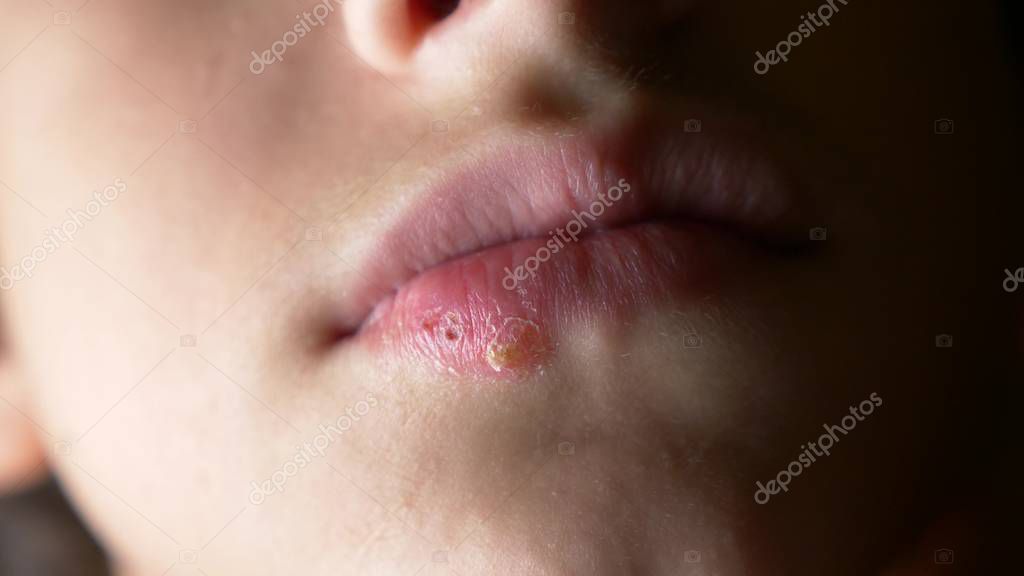
 Это также будет зависеть от тяжести состояния.
Это также будет зависеть от тяжести состояния.

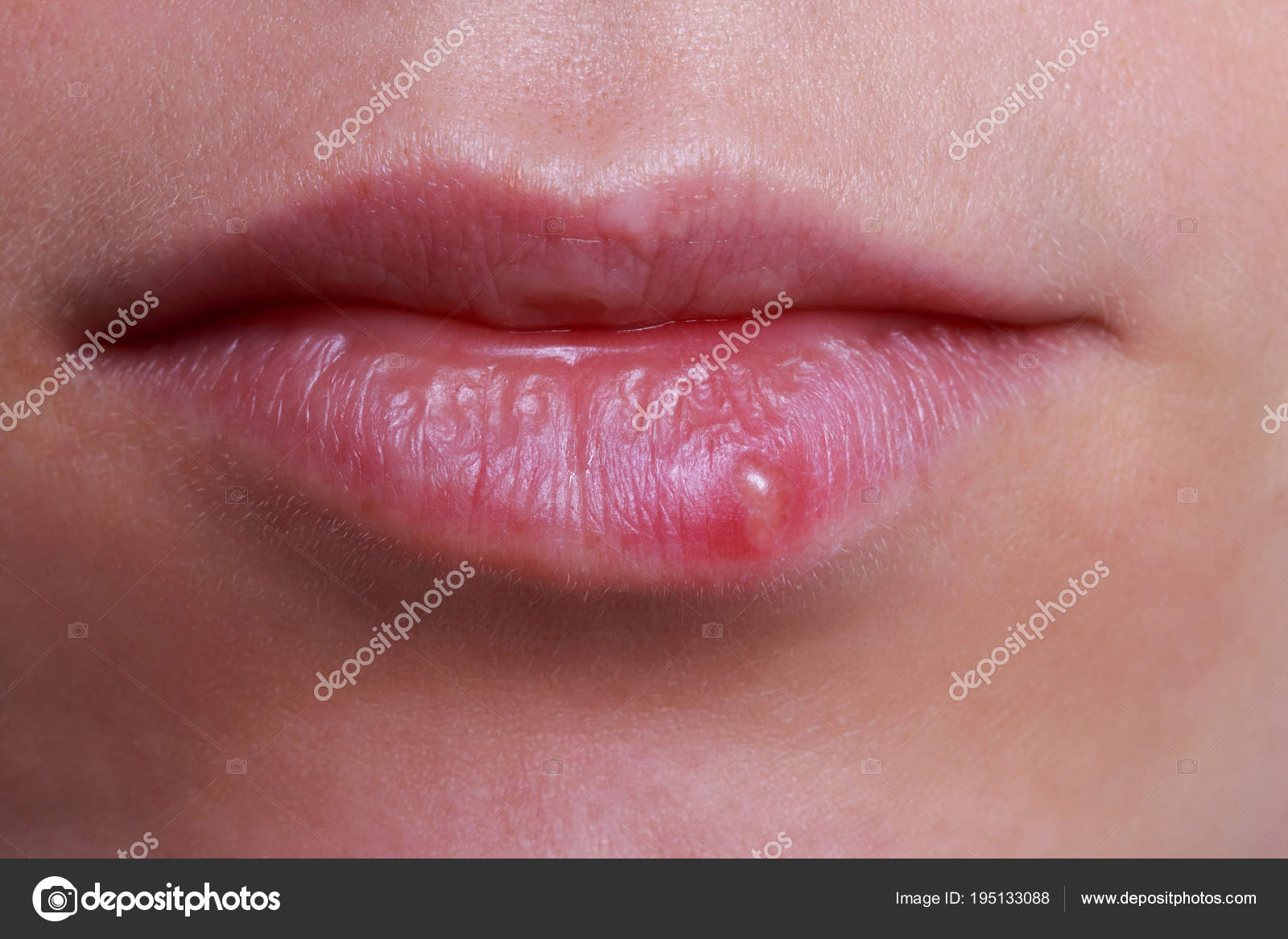
 Реже они появляются на деснах или на небе.
Реже они появляются на деснах или на небе.
 Это длится 1-2 недели и не повторяется.
Это длится 1-2 недели и не повторяется.
 Они не ускоряют процесс заживления, но могут уменьшить дискомфорт.
Они не ускоряют процесс заживления, но могут уменьшить дискомфорт.

 Инфекции HSV-1 очень распространены. В Соединенных Штатах от 30% до 90% людей подвержены герпесу в зрелом возрасте, хотя у многих людей симптомы никогда не появляются.
Инфекции HSV-1 очень распространены. В Соединенных Штатах от 30% до 90% людей подвержены герпесу в зрелом возрасте, хотя у многих людей симптомы никогда не появляются.
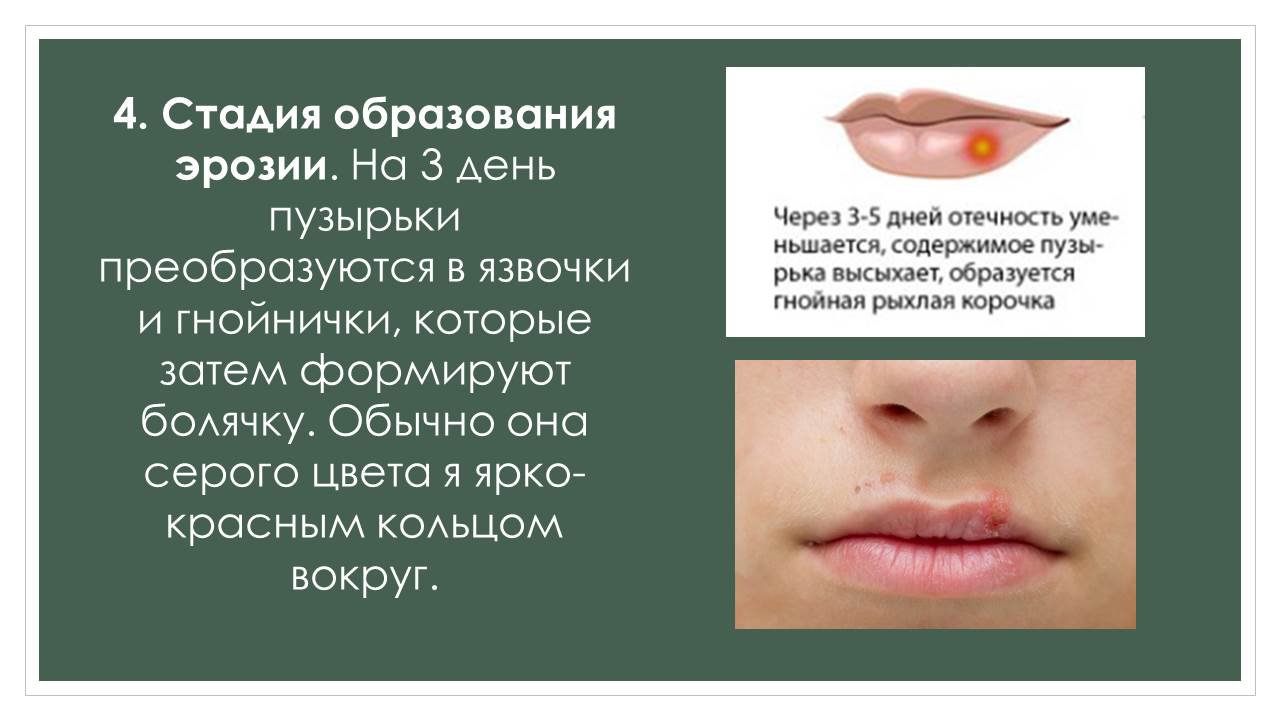
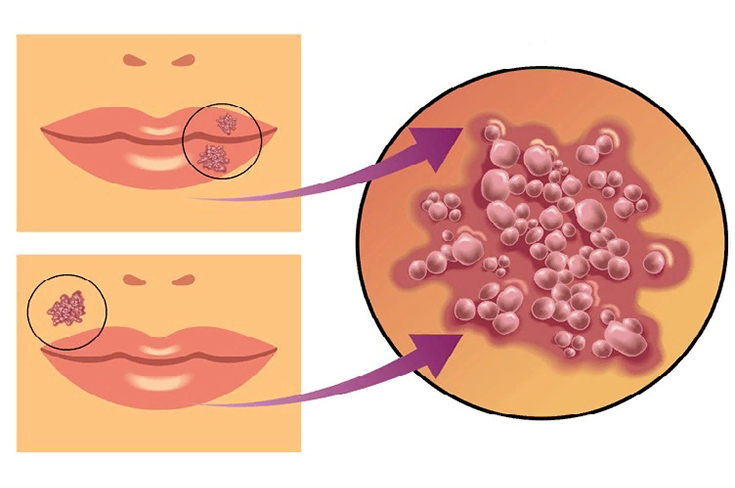 HSV-2 обычно возникает ниже талии (например, язвы, передающиеся половым путем в области гениталий). Однако возможна инфекция HSV-1 ниже талии и наоборот. Например, инфекция ВПГ-1 может передаваться изо рта в гениталии при оральном половом контакте. Оба штамма имеют схожие признаки, симптомы и течение заболевания, и оба заразны, поэтому контакта с ними следует избегать.
HSV-2 обычно возникает ниже талии (например, язвы, передающиеся половым путем в области гениталий). Однако возможна инфекция HSV-1 ниже талии и наоборот. Например, инфекция ВПГ-1 может передаваться изо рта в гениталии при оральном половом контакте. Оба штамма имеют схожие признаки, симптомы и течение заболевания, и оба заразны, поэтому контакта с ними следует избегать. Эти средства защиты включают:
Эти средства защиты включают: Эти методы неэффективны и могут даже ухудшить состояние язв.
Эти методы неэффективны и могут даже ухудшить состояние язв.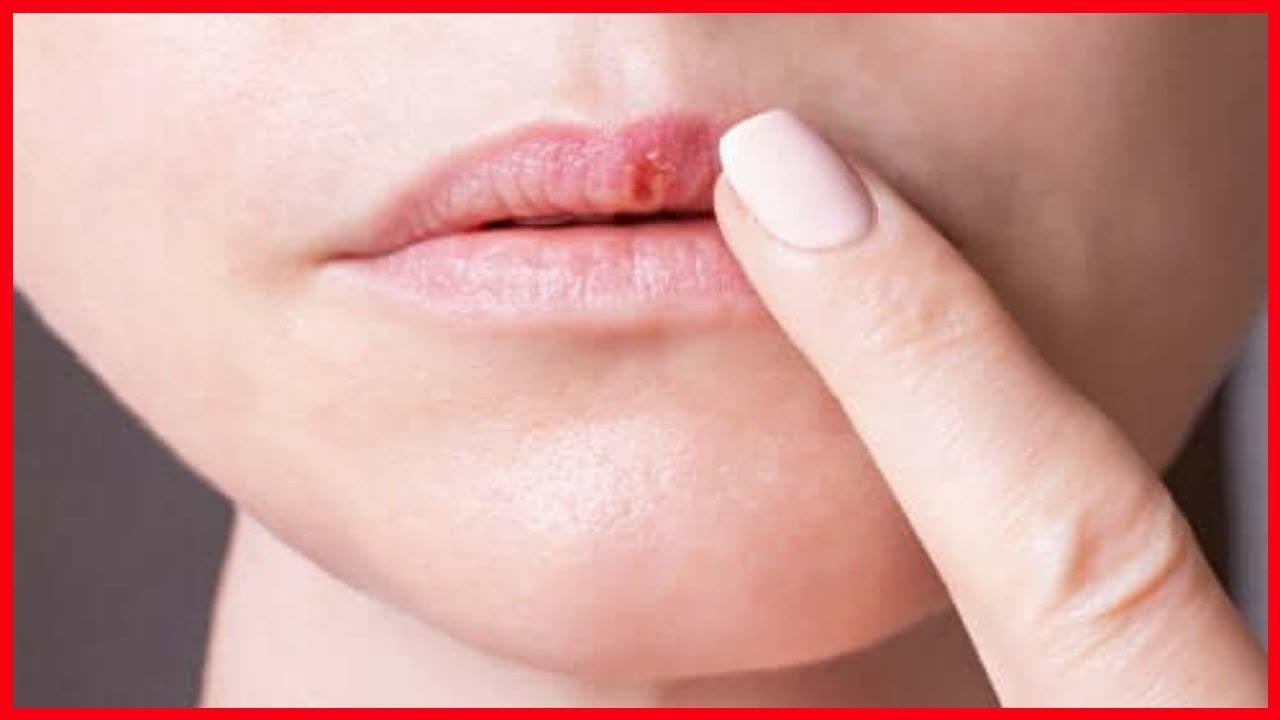 Язвы в два раза чаще встречаются у женщин и обычно впервые появляются в возрасте от десяти до двадцати лет, хотя могут появляться уже в двухлетнем возрасте.
Язвы в два раза чаще встречаются у женщин и обычно впервые появляются в возрасте от десяти до двадцати лет, хотя могут появляться уже в двухлетнем возрасте.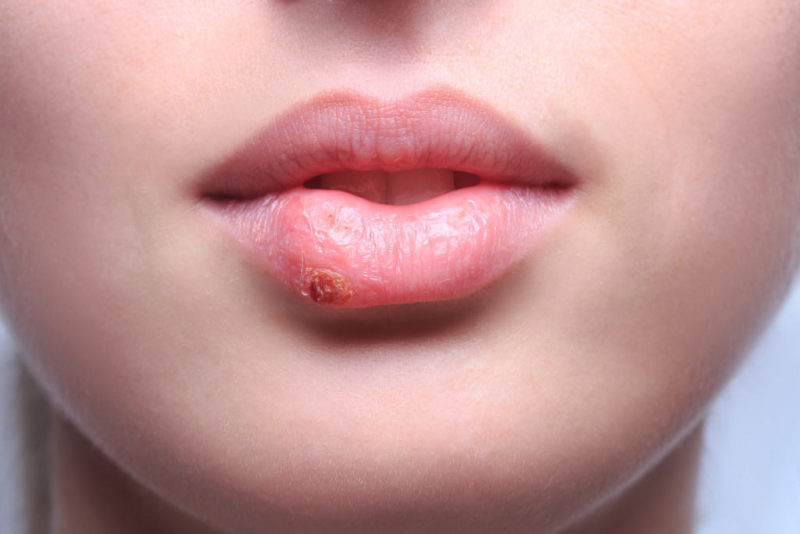 Некоторые люди также обнаружили, что употребление цитрусовых и других кислых продуктов увеличивает частоту появления язвы, но это не было научно доказано.
Некоторые люди также обнаружили, что употребление цитрусовых и других кислых продуктов увеличивает частоту появления язвы, но это не было научно доказано. Эти лекарства можно использовать в виде полосканий или полосканий 3-4 раза в день или в соответствии с указаниями на этикетке. Многие антисептические и обезболивающие можно приобрести без рецепта. Вот несколько примеров:
Эти лекарства можно использовать в виде полосканий или полосканий 3-4 раза в день или в соответствии с указаниями на этикетке. Многие антисептические и обезболивающие можно приобрести без рецепта. Вот несколько примеров:

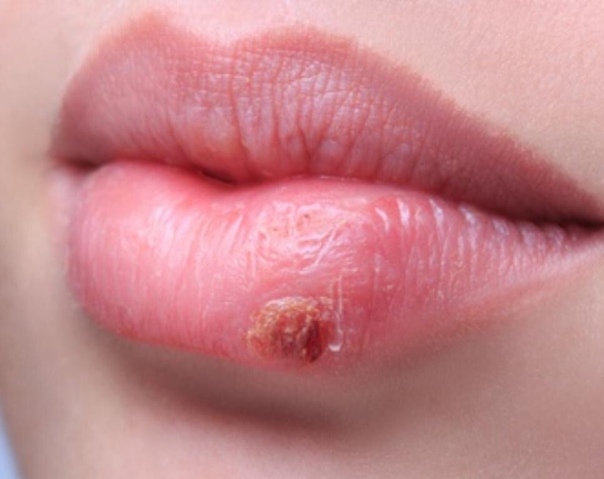 Язвы во рту могут сохраняться от 10 до 14 дней, в течение которых есть и питье может быть затруднительно.
Язвы во рту могут сохраняться от 10 до 14 дней, в течение которых есть и питье может быть затруднительно.