Простой хронический лишай: фото и терапия
Ограниченный нейродермит, который также довольно часто называют простым хроническим лишаем, представляет собой воспаление участков на кожном покрове по причине частых расчесываний. Симптомы этой болезни часто проявляются у тех людей, которые склонны к неврозам. Основная терапия простого хронического лишая направлена на борьбу с зудом, а также на восстановление эпидермиса. Однако прежде, чем приступать к лечению, необходимо более подробно ознакомиться с симптомами и причинами этого неприятного заболевания.
Провоцирующие факторы
Простой хронический лишай чаще всего имеет хроническое течение с рецидивированием. Это заболевание может развиваться под воздействием нескольких факторов, к которым следует отнести следующие:
- Аллергический фактор. У детей простой хронический лишай довольно часто появляется по причине простой детской экземы. Было выявлено, что многие люди с lichen simplex chronicus отличаются повышенной чувствительностью по отношению к лекарственным средствам, а также моющим средствам и продуктам питания.
- Наследственный фактор. Если оба родителя ранее имели простой хронический лишай, фото проявления которого представлены в данной статье, то у ребенка в 80 % случаев возникает аналогичное заболевание. Если же болезнь имела место только у одного из родителей, то вероятность наследственной предрасположенности будет снижена до 55 %.
- Неврогенный фактор. Практически все люди с lichen simplex chronicus страдают от проблем неврологического характера. Эти больные отличаются психоэмоциональной нестабильностью. Но если говорить о детях, то чаще всего к таким относятся гиперактивные малыши, у которых повышена раздражительность.
Форма простого хронического лишая, ограниченного нейродермита в медицине также называется лишаем Видаля. Ученый, который открыл эту болезнь, выявил, что нейродермит в основном поражает тех людей, которые ведут малоподвижный образ жизни. Болезнь может усугубить злоупотребление алкоголем, никотином и кофеином. Кроме этого, умственное переутомление тоже может усилить клинические проявления ограниченного нейродермита. Простой хронический лишай, фото которого представлены здесь, часто развивается по причине желудочно-кишечных расстройств, проблем с гормональным фоном, а также из-за патологии вегетативной системы.
Кроме этого, умственное переутомление тоже может усилить клинические проявления ограниченного нейродермита. Простой хронический лишай, фото которого представлены здесь, часто развивается по причине желудочно-кишечных расстройств, проблем с гормональным фоном, а также из-за патологии вегетативной системы.
Признаки и симптомы
Ограниченный нейродермит отличается ярко выраженной симптоматикой, которая может утихать или усиливаться по мере развития болезни. Так как простой хронический лишай, фото и лечение которого представлены в этой статье, отличается длительным течением, то признаки этого недуга могут беспокоить пациента на протяжении нескольких месяцев. В некоторых случаях симптомы мучают больного на протяжении нескольких лет. Нейродермит может протекать в трех выраженных стадиях:
- Первичный зуд. Как правило, желание почесать кожу имеет приступообразный характер. Ночью или вечером зуд усиливается, а кожный покров при этом сохраняет свой обычный вид. Однако не стоит путать простой хронический лишай и почесуху.
- Папулезная стадия. На этой стадии во время регулярного расчесывания кожный покров начинает краснеть, выглядит болезненным и воспаленным. Параллельно с этим кожа покрывается папулами. Сыпь имеет смазанные контуры, а также глянцевую поверхность. Кожа начинает разрыхляться, а во время интенсивного расчесывания она покрывается кровавой корочкой. Кожный покров на ощупь кажется жестким, но уплотнение при этом отсутствует.
- Стадия инфильтрации. На этой стадии кожа начинает покрываться бороздками, приобретая при этом сильно болезненный вид. На кожном покрове образуются крупные уплощенные новообразования округлой формы. Однако после угасания симптомов заболевания пигментация будет сохраняться. Может также возникнуть шелушение, трещины, а кожа будет отличаться повышенной жесткостью и плотностью.
Симптоматика ограниченного нейродермита может варьироваться, в зависимости от места локализации новообразований. Эти новообразования могут появляться в складках кожного покрова, чаще всего на задней поверхности шеи, в зоне ягодиц, в местах сгибания суставов.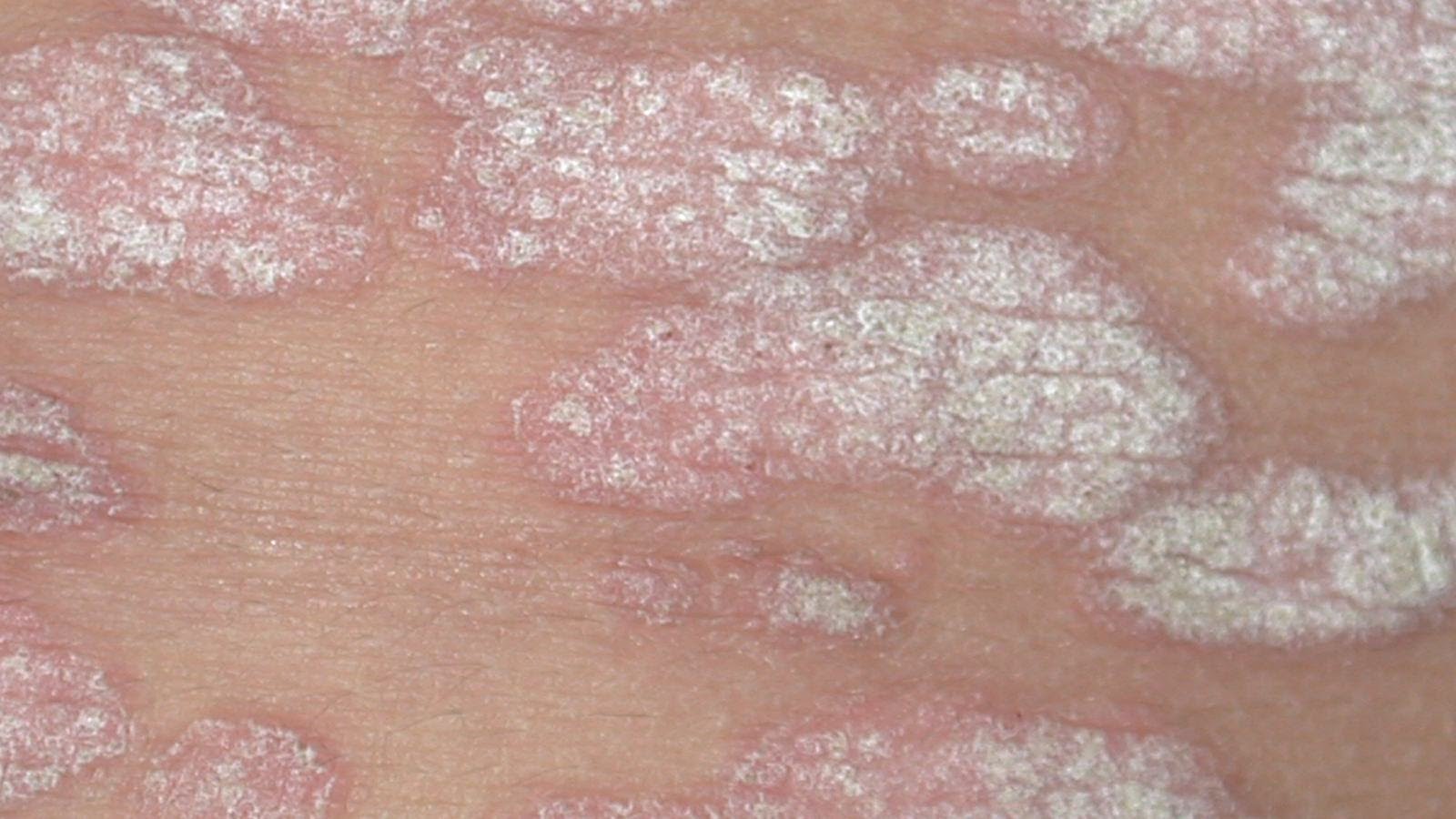
Иногда появляется простой хронический лишай у женщин на лице, фото поражения кожных покровов представлено ниже. Более выраженные симптомы будут наблюдаться при воспалении в области паха и половых органов. При активной работе секреторных желез течение болезни лишь усугубляется.
Если у больного образуются мокнущие язвы, то они могут переродиться в экзему.
Причиной вторичного инфицирования является дальнейшее расчесывание кожного покрова. По причине этого также могут развиться различные осложнения нейродермита, например фурункулез, глубокие микозы, лимфома кожи.
Особенности лечения
Лечение и симптомы данного заболевания должны определяться дерматологом. В некоторых случаях бывает довольно сложно дифференцировать ограниченный нейродермит и атопический дерматит, а также от некоторых других кожных заболеваний. Хотя методы лечения этих болезней во многом схожи между собой. Чтобы побороть простой хронический лишай , необходимо использовать комплексную терапию. Классическое лечение подразумевает:
- Прием антигистаминных средств («Зодак», «Зиртек», «Фенистил»).
- Проведения физиопроцедур, чтобы повысить резистентность кожного покрова к внешним инфекциям.
- Применение средств с успокаивающим действием, а также препаратов, которые регулируют работу нервной системы.
- Использование различных мазей, кремов, гелей и растворов для местной обработки кожного покрова, а также для стимуляции регенеративного процесса («Термикон», «Экзодероил», «Фунготербин» и другие).
Если у пациента наблюдается тяжелое течение заболевания, то дополнительно могут быть назначены гормональные мази. Выбор средства осуществляется на основе общей клинической картины болезни, а также в зависимости от индивидуальных особенностей человеческого организма. Детям младшего возраста специалисты назначают гормонотерапию, совместно с приемом препаратов слабой концентрации («Локоид», «Адвантан»).
Соблюдение диеты
Терапия подразумевает обязательную детоксикацию человеческого организма. Поэтому врач прописывает пациентам диуретики («Урегит», «Фуросемин»), энтеросорбенты («Энтеросгель», «Полисорб»). Параллельно с этим необходимо в процессе лечения придерживаться гипоаллергенной диеты. Для этого из рациона следует исключить шоколад, копченые блюда, красную рыбу, крепкие мясные бульоны, экзотические фрукты, субпродукты и мед. В наибольшем количестве рекомендуется употреблять кисломолочные продукты, каши, паровые и свежие овощи.
Поэтому врач прописывает пациентам диуретики («Урегит», «Фуросемин»), энтеросорбенты («Энтеросгель», «Полисорб»). Параллельно с этим необходимо в процессе лечения придерживаться гипоаллергенной диеты. Для этого из рациона следует исключить шоколад, копченые блюда, красную рыбу, крепкие мясные бульоны, экзотические фрукты, субпродукты и мед. В наибольшем количестве рекомендуется употреблять кисломолочные продукты, каши, паровые и свежие овощи.
Медикаментозные средства
Если у пациента ослаблена нервная система, то дополнительно назначаются нейролептики и транквилизаторы. Как правило, специалист для этих целей выписывает «Оксилидин», «Триоксазин», «Левомепромазин». Если на фоне заболевания развивается депрессивное состояние, то рекомендуется принимать трициклические антидепрессанты.
Простой хронический лишай можно успешно вылечить при помощи мазей с нафталаном. К этой группе следует отнести такие препараты, как нафталановое масло и «Нафтадерм». Эти средства способны подавить воспалительные процессы. Параллельно с этим они способствуют регенерации кожного покрова и снижению риска рецидивов.
Препараты, изготовленные на основе цинка, также являются весьма полезными для воспаления кожного покрова. Эффективной является терапия с применением препарата «Деситин». В его состав входит оксид цинка, который способен улучшить обменные процессы, создать защитную пленку на поверхности кожного покрова, а также затормозить выделение воспаленными клетками экссудата.
На время терапии пациенту лучше всего ограничить себя в водных процедурах, так как вода очень сильно сушит и ослабляет кожный покров. В комплексе с основной терапией могут быть назначены дерматопротекторное препараты, противозудные и смягчающие мази, антисептические средства.
Рецепты народной медицины
Лечение простого хронического лишая считается неполным, если не применяются рецепты нетрадиционной медицины. Весьма эффективными являются средства, изготовленные на основе картофеля.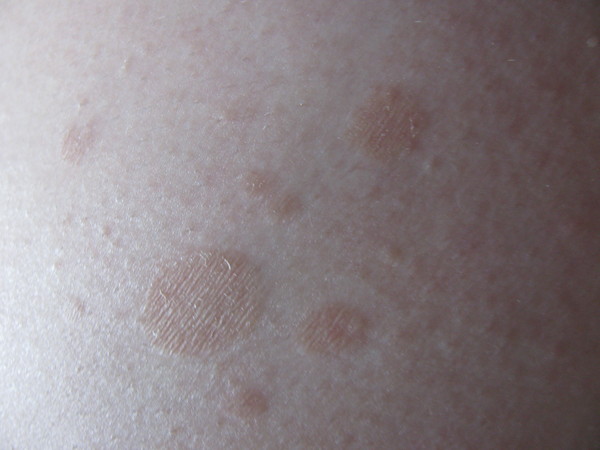 Дело в том, что этот овощ обладает противозудным и успокаивающим действием, способен регулировать водный баланс, а также смягчает и успокаивает кожный покров. Для лечебных целей применяют сок картофеля, а также картофельный крахмал.
Дело в том, что этот овощ обладает противозудным и успокаивающим действием, способен регулировать водный баланс, а также смягчает и успокаивает кожный покров. Для лечебных целей применяют сок картофеля, а также картофельный крахмал.
Чтобы получить сок, сырой картофель следует натереть на терке, отжать из полученной кашицы жидкость, после чего в ней смачивается ватный тампон. После этого пораженные поверхности кожного покрова обрабатываются этим тампоном.
Из крахмала необходимо делать примочки и ванночки. Благодаря этому хорошо подсушиваются воспаленные области, но при этом они не приводят кожный покров к обезвоживанию.
Существуют также и другие эффективные народные средства лечения простого хронического лишая. Стоит более подробно ознакомиться с несколькими рецептами.
Листья подорожника
Листья этого растения необходимо хорошо промыть, прокрутить через мясорубку, после чего они прикладываются к пораженной области кожного покрова. Сверху такой компресс накрывается стерильной повязкой. Однако стоит обратить внимание на то, что не рекомендуется оставлять листья подорожника на протяжении слишком длительного времени. Кожу надо часто проветривать, чтобы не допустить ее запаривания.
Компресс из тысячелистника
В лечебных целях можно применять как свежую траву, так и сухое сырье. Для этого необходимо смешать тысячелистник с ромашкой из аптеки в одинаковых пропорциях. Развести одну столовую ложку этого сырья одним стаканом воды, довести до кипения, дать настояться, после чего применять для обработки пораженных участков.
Отвар на основе березовых листьев
Это средство обладает противовоспалительным и ранозаживляющим свойством. Для его приготовления надо взять одну столовую ложку сырья и один стакан кипятка. Настоять средство, процедить, после чего применять в целях промывания кожного покрова или же использовать для компрессов.
Заключение
Несмотря на то, что простой хронический лишай имеет затяжной характер, прогноз все же остается благоприятным.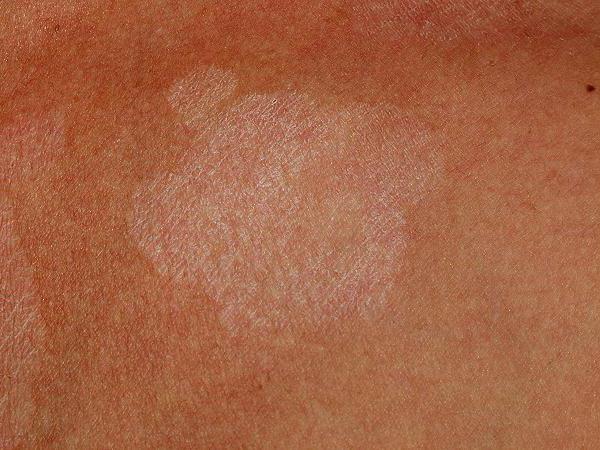 Для успешного лечения необходимо лишь блокировать провоцирующие факторы развития этого заболевания.
Для успешного лечения необходимо лишь блокировать провоцирующие факторы развития этого заболевания.
7 типов экземы – причины, симптомы, лечение
Экзема обычно проявляется в том, что участки кожи человека начинают воспаляться, зудеть и краснеть. Существует несколько различных типов экземы, включая атопическую и дискоидную экземы, контактный дерматит.
Мировая статистика указывает, что распространенность экземы составляет около 1–2 % среди взрослого населения планеты. Заболеванию подвержены все расы и возрастные категории, лица женского и мужского пола. Было установлено, что женщины болеют экземой чаще, чем мужчины. В 70 % случаев экзема является поводом обращения к врачу, в 20 % — причиной временной утраты трудоспособности, в 10 % случаев — причиной смены работы или профессии.
В целом, экзема может влиять на кожу, вызывая:
- темные пятна;
- грубые чешуйчатые или кожаные пятна;
- припухлости;
- корки и намокание.
Экзема не заразна, а это означает, что человек не может ею заразиться сам и/или заразить другого человека.
В данной статье рассматриваются семь различных типов экземы, вызывающие их причины и симптомы. В статье также рассматриваются методы диагностики, лечения и способы профилактики заболевания.
1. Атопический дерматит
Атопический дерматит, или атопическая экзема, является наиболее распространенным типом экземы.
Часто проявляется в детском возрасте и ее форма может варьироваться от легкой до тяжелой. У ребенка чаще развивается атопический дерматит, если им переболел один из родителей .
Для детей с атопическим дерматитом характерен высокий риск пищевой чувствительности. Также у таких детей развита склонность к таким болезням как астма и поллиноз (сенная лихорадка). У некоторых детей атопический дерматит может пройти с возрастом.
Атопический дерматит имеет тенденцию проявляться участками сухой кожи, которые могут стать зудящими, красными и воспаленными. Эти участки часто появляются в складках локтей и коленей, а также на лице, шее и запястьях. Царапины на таких участках могут усилить зуд и заставить кожу сочиться прозрачной жидкостью. Повторные царапины или постоянное трение могут привести к уплотнению слоя кожи. Такое состояние известно как простой хронический лишай или нейродермит (Lichen Simplex Chronicus , LSC).
Эти участки часто появляются в складках локтей и коленей, а также на лице, шее и запястьях. Царапины на таких участках могут усилить зуд и заставить кожу сочиться прозрачной жидкостью. Повторные царапины или постоянное трение могут привести к уплотнению слоя кожи. Такое состояние известно как простой хронический лишай или нейродермит (Lichen Simplex Chronicus , LSC).
Люди с атопическим дерматитом обычно на какое-то время испытывают вспышки при которых состояние экземы ухудшается. Причинами проявлений таких вспышек могут быть:
- низкая влажность, холодная погода и экстремальные изменения температуры;
- некоторые раздражители, такие как моющие средства, мыло, парфюмерия и ароматизаторы;
- пылевые клещи;
- волосы и слюна животных;
- кожные инфекции;
- некоторые ткани, такие как шерсть и синтетика;
- гормональные изменения, например во время беременности;
- пищевые аллергии.
2. Контактный дерматит
У некоторых людей реакцию кожи вызывает контакт с определенными веществами. Такое состояние известно как контактный дерматит.
Симптомы контактного дерматита могут включать:
- сухую, красную и зудящую кожу, человек испытывает ощущение будто кожа горит;
- пузыри;
- сыпь, которая как будто состоит из небольших красных шишек;
У человека с атопическим дерматитом повышен риск развития контактного дерматита.
Существует два типа контактного дерматита:
Раздражающий контактный дерматит
Раздражающий контактный дерматит может быть результатом многократного воздействия вещества, которое раздражает кожу, например:
- кислоты и щелочи;
- смягчители тканей;
- сильные моющие средства;
- растворители;
- краски для волос;
- химикаты против сорняков
- цемент:
- некоторые шампуни.
У людей, которые регулярно используют такие вещества или работают с ними, более высокий риск развития контактного дерматита.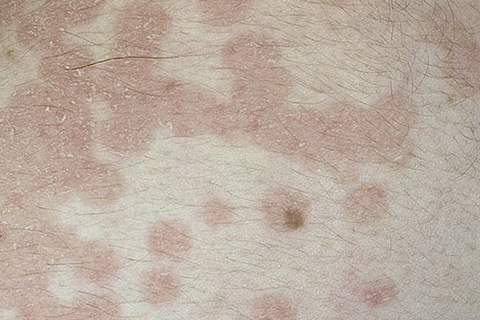
Аллергический контактный дерматит
Аллергический контактный дерматит возникает, когда иммунная система человека реагирует на конкретное вещество, известное как аллерген.
Человек может не реагировать на аллерген при первом контакте с ним. Однако, как только у них развивается аллергия, она остается на всю жизнь.
Возможными аллергенами могут быть:
- клеи и адгезивы:
- латекс и резина:
- некоторые лекарства, такие как топические и пероральные антибиотики;
- ткани и красители для одежды;
- некоторые растения;
- ингредиенты в макияже, лак для ногтей, кремы, красители для волос и другие косметические средства;
- некоторые металлы, такие как никель и кобальт.
3. Дисгидротическая экзема
Дисгидротическая экзема обычно появляются у взрослых в возрасте до 40 лет. Обычно она проявляется на руках и ногах и имеет характерные симптомы, в том числе сильный зуд и появление маленьких пузырьков, наполненных жидкостью (везикулы). В некоторых случаях пузырьки могут стать большими и водянистыми. Везикулы также могут быть инфицированы, что может привести к боли и отеку. Из них также может сочиться гной.
Обычно пузырьки лопаются в течение нескольких недель. После этого кожа часто становится сухой образуя эрозии, что может привести к болезненным трещинам кожи.
Неясно, что вызывает дисгидротическую экзему. Однако заболевание чаще встречается у людей:
- страдающих поллинозом;
- имеющих атопический дерматит или же атопический дерматит имеется в семейном анамнезе;
- имеющих грибковые инфекции кожи.
Люди, которые работают с определенными химическими веществами или их работа связана с погруженными в воду в течение дня руками, также подвергаются большему риску развития дисгидротической экземы.
В число факторов, способствующих развитию дисгидротической экземы входят эмоциональный стресс и изменения в погоде.
Дисгидротическая экзема может быть формой контактного дерматита. Люди с дисгидротической экземой также склонны периодически испытывать обострения.
Люди с дисгидротической экземой также склонны периодически испытывать обострения.
4. Дискоидная экзема
Дискоидная экзема или нуммулярная экзема, узнаваема из-за вызываемых ею дискообразных пятен зудящей, красной, потрескавшейся и опухшей кожи.
Диски обычно появляются на нижних конечностях, туловище и предплечьях. Иногда центр диска чистый, окруженный кольцом красной кожи.
Дискоидная экзема может возникать у людей любого возраста, включая детей.
Как и при других типах экземы, причины дискоидной экземы не полностью ясны. Однако известные причины проявлений и факторы риска включают:
- сухую кожу;
- травмы кожи, такие как трение или ожоги;
- укусы насекомых;
- плохой кровоток;
- холодный климат;
- бактериальные инфекции кожи;
- некоторые лекарства;
- чувствительность к металлам и формальдегиду;
- атопический дерматит.
5. Себорейный дерматит
Себорейный дерматит — заболевание, которое вызывает красную, зудящую и шелушащуюся сыпь. Сыпь может казаться опухшей или приподнятой, на ее поверхности может образовываться желтоватая или белая корка.
Себорейный дерматит развивается областях с жирной кожей, например:
- кожа черепа;
- уши;
- брови;
- веки;
- лицо;
- верхняя часть груди и спины;
- подмышки;
- гениталии.
Себорейный дерматит может поражать людей любого возраста. Например, на коже головы младенцев может возникнуть тип себорейного дерматита, но он обычно исчезает через несколько месяцев.
Для лечения себорейного дерматита у взрослых лекарств не существует, поэтому человек будет периодически испытывать вспышки заболевания. Такое течение болезни характерно для людей в возрасте от 30 до 60 лет.
Некоторые медицинские состояния и заболевания могут увеличить риск возникновения себорейного дерматита. К ним относятся:
- болезнь Паркинсона;
- ВИЧ;
- угри, розацеа и псориаз;
- эпилепсия;
- расстройства, связанные с употребления алкоголя;
- восстановление после инсульта или сердечного приступа;
- депрессия;
- расстройства пищевого поведения.

Прием некоторых лекарств, включая интерферон, литий и псорален, также могут увеличить риск возникновения себорейного дерматита.
6. Варикозная экзема
Варикозная экзема также известна как венозная, гравитационная или статическая экзема. Распространена у пожилых людей с варикозным расширением вен.
Старение, снижение двигательное активности могут ослабить вены в ногах человека. Такое состояние может привести как к варикозному расширению вен, так и к варикозной экземе.
Варикозная экзема обычно затрагивает нижнюю часть ног, ее симптомы могут включать:
- зудящие пятна или пузыри;
- сухие, чешуйчатые уплотнения;
- сочащиеся, твердые пятна;
- потрескавшаяся кожа.
Кожа на ноге может стать хрупкой, поэтому важно избегать царапин и расчесываний на пятнах и волдырях.
7. Астеатозная экзема
Астеатозная экзема, также называемая ксеротической или кракелюрной экземой, обычно поражает только людей старше 60 лет. Заболевание может быть связано с тем, что по мере старения человека его кожа становится суше.
Астеатозная экзема обычно возникает на нижних конечностях, но она также может появляться на других частях тела. Симптомы включают:
- треснувшая, сухая кожа с характерным внешним видом;
- розовые или красные трещины или углубления;
- зуд и болезненность.
Как и в случае с другими типами экземы, причины астеатозной экземы неизвестны, но причинами ее проявлений могут быть:
- сухая, холодная погода:
- горячие ванны:
- мыло и другие моющие средства:
- чрезмерная очистка кожи;
- сушка полотенцем.
Когда необходимо обращаться к врачу и диагностика
Люди, у которых проявляются экземы, должны обратиться к врачу-дерматологу. Экзема может указывать на проявление аллергии, поэтому важно определить, что вызывает реакцию. Экзема также повышает вероятность инфицирования стафилококками и оказывает серьезное влияние на психическое здоровье человека.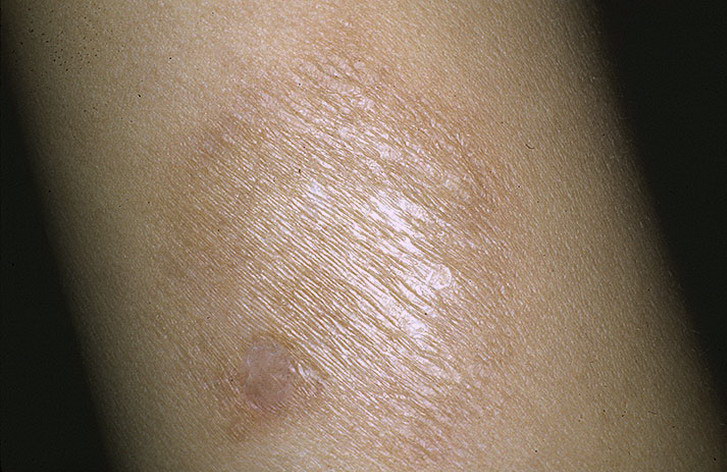 Врач может рекомендовать план лечения вспышек заболевания.
Врач может рекомендовать план лечения вспышек заболевания.
Какого-либо специального теста для диагностики большинства типов экземы не существует. Врачу может потребоваться информация о личной и семейной истории болезни пациента. Он также может поинтересоваться о недавних воздействиях потенциальных аллергенов и раздражителей. Важно, чтобы пациенты проинформировали врача о наличии у них поллиноза или астмы.
Врач также может узнать у пациента о:
- характере периода сна;
- факторах стресса:
- любых предшествующих процедурах для кожи;
- любом использовании стероидов.
Физическое обследование сыпи поможет врачу определить тип экземы.
Врач может также выполнить тест, который включает в себя покалывание кожи человека иглой, которая содержит потенциальные раздражители и аллергены. Такой тест может определить, имеется ли у пациента контактный дерматит.
Лечение
Каких либо способов вылечиться от экземы не существует, поэтому лечение включает в себя управление симптомами и попытки предотвращения дальнейших проявлений болезни.
Некоторые варианты лечения экземы включают:
- применение увлажняющих или смягчающих средств для кожи, с целью уменьшения зуда и растрескиваний;
- использование стероидных кремов и мазей для уменьшения отеков, покраснений и болезненности;
- применение антигистаминных препараты для уменьшения зуда, особенно ночного;
- применение ингибиторов кальциневрина, помогающих уменьшить воспаление;
- фототерапию, которая использует ультрафиолетовый свет для борьбы с воспалением
- применение антибиотиков для лечения бактериальных кожных инфекций.
Профилактика проявлений заболевания.
Перечень советов, которые могут помочь предотвратить вспышки экземы, включает в себя:
- использование мягких мыл и моющих средств;
- необходимость избегать ароматические отдушки или парфюмерию;
- использование прохладной воды для душа и ванн;
- осторожная сушка и уход за кожей после мытья;
- необходимость избегать царапин или трения участков экземы, так как повреждение кожи может привести к ухудшению и увеличению вероятности заражения;
- тщательное и регулярное увлажнение кожи с использованием легких, богатых маслом продуктов;
- применение некосметических увлажняющих средств после душа и ванн для поддержания влажности кожи
- ношение одежды из натуральных тканей, отказ от обтягивающей одежды.

Пациентам с экземой необходимо быть в постоянном контакте с дерматологом – это позволит определить, что вызывает или ухудшает симптомы заболевания. Знание причин проявлений экземы или аллергенов может помочь предотвратить или свести к минимуму проявления болезни.
Оригинал статьи на сайте Medical News Today — What are the different types of eczema?
В Профессорской клинике ведут прием квалифицированные врачи-дерматологи, которые помогут пациентам в лечении кожных заболеваний. Уточнить информацию, записаться на прием к специалисту можно позвонив на единый телефон в Перми -206-07-67 или воспользовавшись сервисом «Запись на прием» на нашем сайте.
«У меня экзема – это от нервов?» Дерматолог о том, откуда берутся кожные болезни и как их правильно лечить — citydog.by
О кожных болезнях говорят редко: многие стесняются того, как они выглядят. Да и с детства лишай и псориаз были диагнозами, гарантирующими кучу насмешек. Сегодня поговорили с дерматологом о том, что делать, если вы все же заболели.
Светлана Якубовская
врач-дерматолог
Какие кожные заболевания самые частые?
– Чаще всего на прием приходят пациенты с различными раздражительными контактными и аллергическими дерматитами, акне, экземой. В последнее время все чаще жалуются на псориаз, причем очень часто именно молодые люди, и на алопецию – очаговое выпадение волос, которое носит аутоиммунный характер. Все эти болезни отличаются симптомами, клиникой, причиной возникновения.
Почему появляются эти болезни?
Здесь нельзя забывать про наследственность. Псориаз, витилиго, экзема, атопический дерматит – к этим заболеваниям есть врожденная предрасположенность. Они могут проявиться даже уже во взрослом возрасте. Например, человек может 20 лет проработать на стройке в неблагополучной для кожи среде, а экзема появится только на 21-й год работы, просто потому, что кожа не может сопротивляться бесконечно.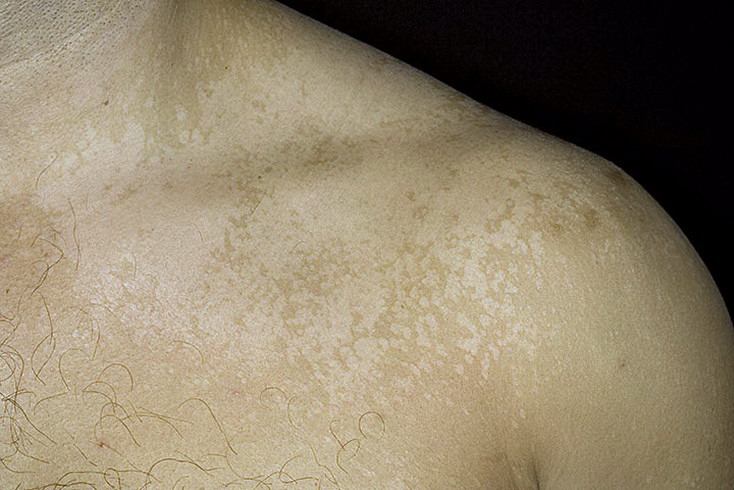
Вообще, у каждой патологии есть своя основная причина, но, пожалуй, самая частая – неправильный уход за кожей. Большинство людей игнорируют перчатки, когда моют посуду или делают уборку квартиры, потому что это не очень удобно. Но ведь так кожа остается без защиты от агрессивных химикатов.
Раздражительные дерматиты часто бывают на косметику: косметическая индустрия очень развита, люди постоянно стремятся что-то попробовать, оценить новинки – и иногда травмируют этим кожу.
Еще один частый провоцирующий фактор – стрессы. Это особенно ярко прослеживается среди псориаза, экземы, акне. Многие пациенты сами отмечают тесную связь проявлений болезни и стрессовых ситуаций в жизни.
Еще, я думаю, огромную роль в проявлении заболеваний играет экология. Я стала замечать, что пациентов, у которых проблемы с кожей, становится все больше, чаще приводят детей с атопическим дерматитом – нарушенным кожным барьером.
Ну и, конечно, питание влияет на состояние кожи. Особенно это актуально для пациентов с акне.
То есть правда, что часто кожа страдает именно из-за нервов?
Не нужно относиться к этому так, будто любая болезнь связана только со стрессом. Он вносит свой вклад в ее развитие, но далеко не всегда является основной причиной ее появления.
Тем не менее есть заболевания, которые в большинстве случаев связаны с нервными проявлениями. Например, нейродермит – хроническое заболевание кожи, которое чаще всего обостряется после пережитого стресса. Экзема часто бывает у молодых мам, которые плохо спят, часто переживают, страдают от нервного истощения.
Правда ли, что кожные заболевания часто связаны с болезнями кишечника?
Почему-то большинство заболеваний люди пытаются связать с какой-то внутренней патологией. Например, если у человека акне – он хочет лечить желудок, атопический дерматит – лечить кишечник, псориаз – тоже «давайте будем лечить кишечник». Я не знаю, почему людям кажется, что болезнь проще лечить изнутри, чем снаружи, хотя она может и не идти изнутри.
Я не знаю, почему людям кажется, что болезнь проще лечить изнутри, чем снаружи, хотя она может и не идти изнутри.
Перхоть часто связывают с болезнями желудка, кишечника, с тем, что мы неправильно едим. На самом деле не доказано, что себорейный дерматит каким-то образом связан с ЖКТ.
Частый аргумент – «я сажусь на здоровую диету, и мне это помогает». Я только за правильное питание, и есть ряд продуктов, которые действительно могут, например, спровоцировать усиленную работу сальных желез, но не нужно ничего чистить, оставьте кишечник в покое.
Проще всего взять микстуру, начать ее пить и говорить, что в этом спасение. Но ведь параллельно с этим вы начинаете вести более здоровый образ жизни, и более внимательное отношение к себе сказывается и на состоянии кожи.
В очень редких случаях заболевания кишечника связаны с кожей. Например, есть тяжелое заболевание герпетиформный дерматит Дюринга, который связан с целиакией – неусваиваемостью глютена.
С какими симптомами нужно сразу идти к врачу?
Обязательно обращаться к врачу, если высыпания чешутся, особенно по ночам, если симптомы проявляются и у других членов семьи, если высыпание распространяется по телу, если появляются желтые корочки, мокнутие – это когда ранка влажная. Вообще, я бы рекомендовала с любыми высыпаниями самостоятельно не бороться и ни в коем случае не пытаться ставить диагноз по интернету, а идти к доктору.
«Не бывает нормальных высыпаний на коже»
А есть ли нормальные проявления на коже, которые не связаны с болезнью?
Как правило, любые высыпания на коже о чем-то говорят, среди них нет нормальных, есть нестрашные. Например, фолликулярный кератоз – заболевание, которое связано с нарушением процесса отшелушивания кожи, из-за чего появляются роговые пробки в области фолликула. Эти мелкие пупырышки на плечах и бедрах не беспокоят, а просто дают внешний косметический дефект. В этом случае нужен только правильный уход за кожей.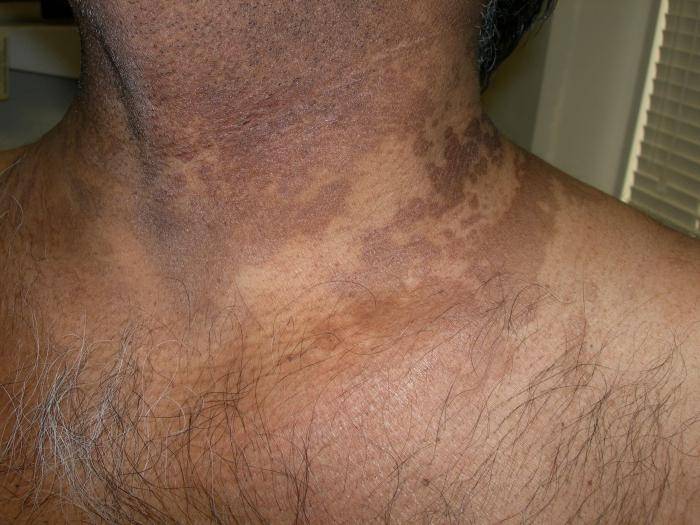
Также я бы советовала наблюдать за родинками, внимательно рассматривать себя раз в месяц: смотреть, не меняются ли они, не растут ли, не чешутся ли.
Какие части тела чаще страдают от кожных болезней?
У каждого заболевания есть характерная часть тела: например, экземы чаще проявляются на руках, атопический дерматит обычно затрагивает туловище, алопеция – голову. Но высыпания в принципе могут быть где угодно.
А какие еще болезни проявляются на коже головы?
Себорейный дерматит – перхоть, фолликулиты – воспаления волосяных фолликулов и сальных желез, которые бывают связаны с патогенной флорой, особенно у любителей бассейнов, аквапарков, бань. На коже головы могут возникать различные невусы – родимые пятна.
В любой ситуации я обязательно рекомендую обращаться к доктору, чтобы подбирать правильное лечение и искать проблему, которая, кстати, в этом случае может идти изнутри: от недостатка железа и витамина D, проблем со щитовидной железой.
Какие болезни других органов чаще всего проявляются на коже?
Это не самое частое явление, но обычно на коже отражаются проблемы со щитовидной железой, ЛОР-заболевания, хронические инфекции, болезни соединительной ткани. А вот кишечник я бы не трогала (улыбается).
Если у человека есть проблемы с печенью и поджелудочной, на теле может становиться чуть больше ангиом – красных точек, маленьких опухолей, состоящих в основном из сосудов. Это предполагается, но не всегда совпадает. Если в организме высокий уровень холестерина, могут появляться желтоватые бляшки в области век.
Предполагается, что у розацеа есть взаимосвязь с гастритом, бактерией хеликобактер пилори, но это до конца не доказано. Для лечения хеликобактера назначают антибиотики, а они снимают воспаление, в том числе и в коже, улучшая ее состояние. По сути нельзя сказать, что здесь помогло: лечение болезни или антибиотик.
Часто ли кожные заболевания связаны с полом человека?
В принципе, да, но болезни меняются, усложняются.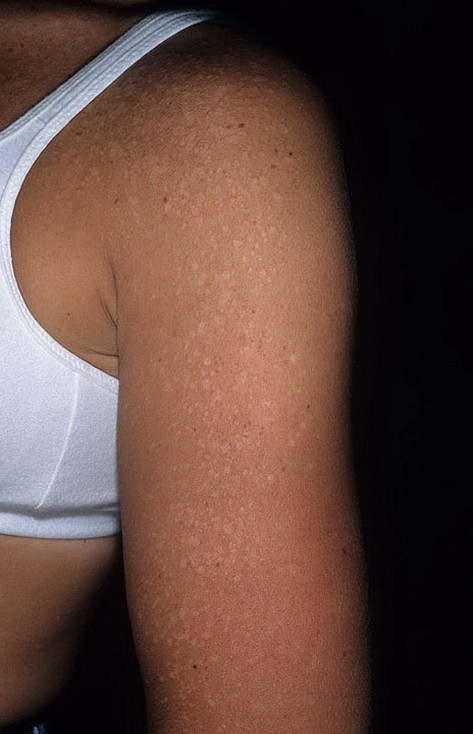 И здесь, кстати, тоже дает о себе знать неправильное питание и ухудшающаяся экология.
И здесь, кстати, тоже дает о себе знать неправильное питание и ухудшающаяся экология.
Когда я еще училась в институте – 15 лет назад, – считалось, что розацеа – это женское заболевание и мужчины крайне редко им болеют. Сейчас же женщин с таким диагнозом не намного больше, чем мужчин, и проявляется он у них практически одинаково.
Правда ли, что женщины чаще страдают от экземы?
Да. Во-первых, у женщин постоянно активны гормональные изменения, связанные в первую очередь с циклом. Во-вторых, женщины обычно более бурно реагируют на стресс, а у экземы есть связь с ним.
«Многие, услышав слово “лишай”, чуть ли не ставят крест на социальной жизни»
При каких болезнях мне нужны меры предосторожности, чтобы не заразить других?
Заразны чесотка, микроспория, или лишай, контагиозный моллюск – для людей со сниженным кожным иммунитетом; грибок, особенно если есть микротрещины, травмы ногтей и стоп, но нет элементарной гигиены; педикулез и многие другие.
При всех заразных заболеваниях меры предосторожности одинаковые. Первое – соблюдение личной гигиены: нужно иметь свое полотенце, тапочки, расческу, бритвенный станок и другие предметы гигиены, не носить чужую одежду, обрабатывать ванну после себя дезинфицирующим средством; если у вас грибок, носить шлепанцы в бассейне и на пляже и т.д.
Второе – профилактическое лечение всех членов семьи, которые живут с вами, если вы болеете. И, конечно, в период лечения нужно стараться меньше контактировать с кожей других людей. Это основа защиты себя и окружающих.
А псориаз и экзема не заразны?
Экзема, псориаз и клещ демодекс не заразны, хотя пациенты часто связывают свою болезнь с такой же у окружающих. Много заблуждений в отношении клеща демодекса: он живет у всех нас на коже, но все почему-то думают, что заражаются от других.
Как мне вести себя в людных местах, чтобы не подцепить кожное заболевание?
Соблюдать личную гигиену, о которой я говорила выше: всегда иметь свои тапочки, не ходить босиком в бассейне, не надевать чужие вещи и т.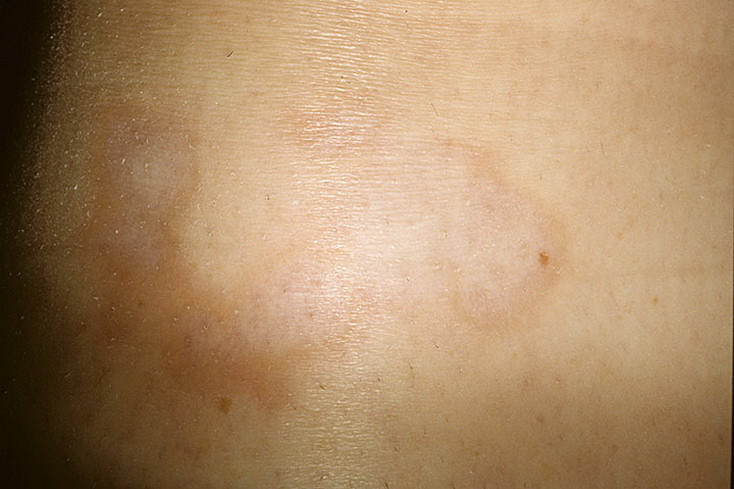 д. После посещения бассейна и аквапарка можно профилактически обработать стопы противогрибковым спреем или кремом. Но если кто-то дома болен грибком, то каждый день мазаться не нужно.
д. После посещения бассейна и аквапарка можно профилактически обработать стопы противогрибковым спреем или кремом. Но если кто-то дома болен грибком, то каждый день мазаться не нужно.
В общественном транспорте или заведениях вроде кино и кафе заразиться тоже можно, но это очень редкое явление и для него должны быть условия. Чесоточный клещ вне кожи живет максимум 3-4 дня. И если вы вдруг долго контактировали с зараженной поверхностью, а дома не помыли руки, то в такой ситуации можно заразиться, но для большинства кожных заболеваний должен быть контакт кожи с кожей.
Больше шансов заразиться через одежду. Например, вы купили кофточку, которую до этого примерял больной человек, и не постирали, когда пришли домой, а на ней остались чешуйки зараженной кожи.
Лишай бывает только от животных?
Нет, лишай бывает разным, и не все его типы заразны. Розовый лишай – это простуда кожи: у человека немного ослаблен иммунитет, он пообщался с кем-то, кто болен вирусной инфекцией, и через 3 недели у него на теле начали появляться красные пятнышки. Это не заразно и не опасно, но многие, услышав слово «лишай», чуть ли не ставят крест на социальной жизни.
Еще, например, отрубевидный лишай – белые или коричневые пятна на коже – часто бывает у людей, и он вызван нормальной кожной флорой, не беспокоит носителя, не передается другим. Это просто косметический дефект. О нем обычно начинают волноваться весной, когда приближается летний сезон.
Заразны микроспория, передающаяся от животных, и опоясывающий герпес, который называют опоясывающим лишаем. Последний наблюдается у людей, переболевших ветрянкой. И они могут быть опасны в плане заражения для других, а именно для тех, кто ветрянкой не болел.
«Часто лечим гормонами, потому что обычно пациенты приходят с запущенной болезнью»
Как нужно лечить кожные болезни?
Только не самостоятельно, не по советам подруг и людей с форумов, а обязательно с доктором. Самолечение не приносит ничего хорошего и, как правило, не помогает. Всегда нужно соблюдать назначения врача, нельзя отменять препарат, как только прошло высыпание: у каждого лекарства есть свой курс, в дерматологии тоже. Самая главная ошибка – неправильное использование препаратов.
Самолечение не приносит ничего хорошего и, как правило, не помогает. Всегда нужно соблюдать назначения врача, нельзя отменять препарат, как только прошло высыпание: у каждого лекарства есть свой курс, в дерматологии тоже. Самая главная ошибка – неправильное использование препаратов.
Правда ли, что такие болезни часто лечат гормональными лекарствами?
Да, довольно часто назначаем наружно гормоны, но, конечно, в тех ситуациях, когда без них не обойтись и воспаление не снять по-другому. Особенно потому, что большинство пациентов приходит не в начальной стадии болезни, а в уже запущенной, когда они сами перепробовали все, что можно, и когда реально без гормонов справиться сложно.
Многие их жутко боятся, хотя на самом деле ничего страшного в них нет, процент всасывания минимален: чтобы что-то всосалось, нужно обмазывать все тело минимум полтора месяца, причем не один раз в день.
Что будет, если не лечить болезнь? Она может пройти сама?
Бывает, болезнь проходит самостоятельно – розовый лишай, например. Но гораздо чаще без лечения многие заболевания, например экзема, могут перейти в хронический процесс.
Говорят, псориаз нельзя вылечить, можно только остановить его развитие. Это правда?
Псориаз – хронический процесс. Это заболевание довольно часто непредсказуемо, и у двух одинаковых людей с одинаковыми проявлениями оно может по-разному отреагировать на лечение. Если оно было один раз, пациенту нужно и впредь внимательно относиться к своему здоровью, потому что мы не знаем, что вызовет очередное обострение.
А экзему?
Это тоже хроническое заболевание, которое можно ввести в ремиссию. Его лечение основывается на снятии обострения и постоянном уходе, потому что в основе экземы лежит поврежденный, ослабленный и очень чувствительный кожный барьер, агрессивно реагирующий на все: пыль, табачный дым, стрессы и т.д. Если мы не будем постоянно ухаживать за кожей, будем просто ходить по кругу.
А дерматит?
Дерматит – это общее понятие, которое обозначает воспаление кожи, по сути любую кожную болезнь можно назвать дерматитом.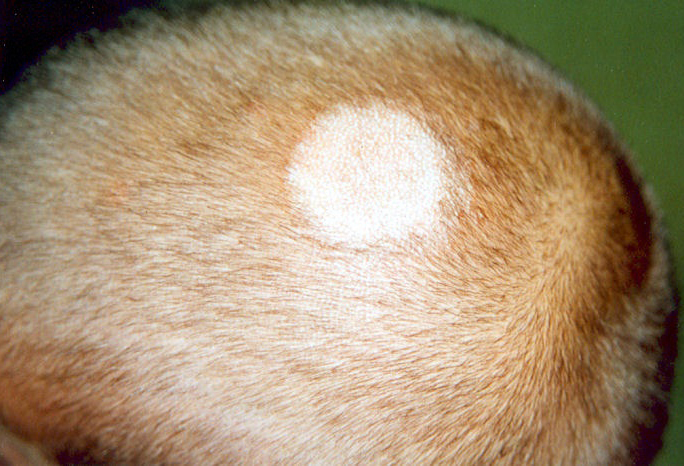 Диагноз «дерматит неуточненный» обычно ставят, когда не могут найти причину воспаления, а вообще у него много видов: раздражительный, контактный, аллергический, атопический и т.д.
Диагноз «дерматит неуточненный» обычно ставят, когда не могут найти причину воспаления, а вообще у него много видов: раздражительный, контактный, аллергический, атопический и т.д.
И если у вас аллергический, то тут как с предыдущими болезнями: можно убрать последствия аллергии, но при провокации они появятся снова.
«Забудьте про масс-маркет, там составы для кожи, которая вообще ничего не боится»
Каким должен быть уход за болезненной кожей?
Если есть какие-то проблемы в виде экземы, сухости, раздражения, не стоит пользоваться обычными гелями для душа и мылом из масс-маркета – у них такие составы, будто они предназначены для кожи, которую действительно ничем не возьмешь, а у большинства людей какие-то проблемы все же есть.
Для мытья старайтесь выбирать более мягкие средства с пантенолом в составе, без спирта и SLS – самого грозного поверхностно активного вещества – и желательно с пометкой pH 5,5. Забудьте про скрабы и жесткие мочалки, особенно если у вас акне и гнойничковые воспаления. Все же любят помыться до скрипа, думают, что очистили кожу дочиста, а на самом деле так они только убивают гидролипидную мантию, делают ее чувствительной ко всему.
Достаточно принять душ 1–2 раза в день: во второй раз достаточно просто воды без очищающего средства. Конечно, если активно занимаетесь спортом, простой воды будет недостаточно. После душа кожу нужно промакивать полотенцем, а не растирать.
Кстати, спортсменам, которые принимают душ еще чаще, нужно покупать средства, предназначенные для сухой чувствительной кожи. У меня на приеме были спортсмены, и они всегда страдают от сухости кожи, раздражения, им нужны особые самые мягкие средства.
И, конечно, наносите увлажняющий крем после каждого принятия душа и мытья рук, перед сном – этого вполне достаточно, чтобы значительно улучшить состояние кожи и не доводить ее до реального обострения.
Чего следует избегать в составе крема?
Я не ярая противница всего химического, не выступаю только за натуральные кремы и всегда стараюсь советовать людям выбирать крем по ощущениям. Если вы видите, что он вам подходит, почему нет?
Если вы видите, что он вам подходит, почему нет?
Не нужно думать, что полезно только натуральное. На самом деле важна только реакция кожи, ведь нет ни одного универсального средства, где собраны все полезные компоненты. Средства натуральной косметики, кстати, могут вызвать серьезную кожную реакцию, особенно у аллергиков, которые реагируют на пыльцу, цветение.
Перепечатка материалов CityDog.by возможна только с письменного разрешения редакции. Подробности здесь.
Фото: из архива героини.
Гемангиомы — СПБ ГБУЗ «Кожно-венерологический диспансер № 4»
Гемангиомы – это часто встречающиеся доброкачественные , лиловые или багровые опухоли возникающие из эндотелия сосудов. Гемангиомы могут локализоваться поверхностно, внутрикожно или глубоко подкожно,могут образоваться на любой части тела – на лице, шее, груди, туловище, руках и ногах.
Причину возникновения гемангиом относят к врожденному заболеванию, связывают с нарушениями внутриутробного развития сосудистой системы, в частности, аномального роста сосудистой ткани.Также существует ряд факторов, способных вызвать у взрослых развитие этого заболевания:наследственный фактор,патология сосудистой системы,УФ- излучение.
В зависимости от своей локализации различают следующие виды гемангиомы:
- простая, с локализацией на коже;
- кавернозная, которая формируется под кожей;
- комбинированная, сочетающая в себе как простую, так и кавернозную форму;
- смешанная, которая состоит из разных тканей.
По своему строению гемангиомы бывают:
- капиллярные;
- венозные;
- артериальные;
- кавернозные (ювенильные).
Лечение гемангиомы на коже.
Несмотря на то, что сосудистая опухоль обычно не несет угрозы здоровью человека, она может стать причиной возникновения неуверенности в себе. К тому же гемангиома на коже у взрослых легко повреждается. А это уже чревато кровотечением, а то и инфицированием. Поэтому на гемангиому у взрослых лучше не любоваться, а показать врачу. Специалист осмотрит опухоль и поставит точный диагноз.
К тому же гемангиома на коже у взрослых легко повреждается. А это уже чревато кровотечением, а то и инфицированием. Поэтому на гемангиому у взрослых лучше не любоваться, а показать врачу. Специалист осмотрит опухоль и поставит точный диагноз.
Гемангиома у взрослого человека может лечиться одним из следующих способов:
Криодеструкция — воздействие на опухоль сверхнизких температур. Опухоль как бы замораживается, после чего она отмирает и исчезает. Обычно для этой процедуры применяется жидкий азот, который славится своей низкой температурой.
Данный способ может быть не эффективным и требовать повторной процедуры.
Склеротерапия. Суть этой процедуры состоит в введении в сосуды особого раствора, который склеивает их. Обычно применяется, когда другие методы лечения гемангиомы кожи могут привести к нежелательным последствиям. Например, если гемангиома на веке.
Возможно появление аллергической реакции на компоненты вводимых препаратов.
Электрокоагуляция — воздействие на новообразование при помощи электрического тока определенной частоты, в результате чего ткани новообразования разрушаются и постепенно исчезают.
Чревато ожогами и появлением рубцов.
Удаление лазером гемангиомы на коже у взрослых. Во время процедуры врач обрабатывает участок кожи с гемангиомой неодимовым лазерным аппаратом. А если быть точнее, его насадкой. Длина волны светового потока такова, что он поглощается только сосудами, не затрагивая ткани кожи. В результате такого воздействия сосуды нагреваются и спаиваются. Не имеет побочных эффектов.
Как видно наиболее эффективный метод удаление гемангиом у взрослых — лазерное удаление. У данного метода есть много преимуществ: минимальный побочный эффект, короткий период реабилитации, не вызывает аллергической реакции, время процедуры не более 15 минут, процедура , как правило проводится однократно.
Гапонова М.Н.
Лишай у котят: как лечить, причины заболевания, осложнения и профилактика
Содержание статьи
Котята, как и кошки «в возрасте», больше других подвержены различным заболеваниям. Это вызвано тем, что у них слабый иммунитет, который почти не сопротивляется инфекции. В результате организм легко поражается различными заболеваниями, включая кожные дерматофитии, вызываемые грибками. Наиболее распространенным заболеванием из этой группы является стригущий лишай.
Это вызвано тем, что у них слабый иммунитет, который почти не сопротивляется инфекции. В результате организм легко поражается различными заболеваниями, включая кожные дерматофитии, вызываемые грибками. Наиболее распространенным заболеванием из этой группы является стригущий лишай.
Причины заболевания
Основная причина болезни — инфицирование грибками, которые являются возбудителями лишая. Способствуют такому заражению следующие причины:
- Несформированный окончательно иммунитет у маленького котенка.
- Слишком ранний отъем от материнской груди. В грудном молоке содержится много антител, укрепляющих иммунитет потомства.
- Недоедание, ослабляющее организм. При этом котенок необязательно должен быть уличным, недоедать могут самые слабые котята в большом помете.
- Содержание животных в неподобающих условиях. Холод и сырость негативно сказываются на сопротивляемости организма.
- Наличие заболеваний. Больной котенок — легкая жертва любых инфекций, в том числе и лишая.
- Отсутствие необходимой гигиены.
Иногда болезнь возникает у сытых и ухоженных домашних животных, так что предугадать ее появление очень сложно.
Какие породы более подвержены
Чаще всего поражаются котята, живущие группами, например, в питомниках или приютах, уличные животные инфицируются друг от друга. Заболеть могут и домашние питомцы, заразившись, например, от мамы-кошки или даже от своих владельцев, особенно от маленьких детей.
Хотя лишай может одинаково поражать все породы, считается, что больше других подвержены этому заболеванию котята длинношерстных пород. Это вызвано тем, что под длинной шерстью участи инфицирования могут быть малозаметными.
Основные симптомы
На коже животного появляется пятна округлой или овальной формы, лишенные шерсти. Чаще всего заболевание начинается с ушей, мордочки и лапок котенка.
При развитии болезни появляется грануляция и шелушение поверхности лишая, а также развивается сильный зуд, поэтому котенок может расчесывать и разлизывать больное место, еще больше распространяя заболевание или внося когтями в рану бактериальную инфекцию.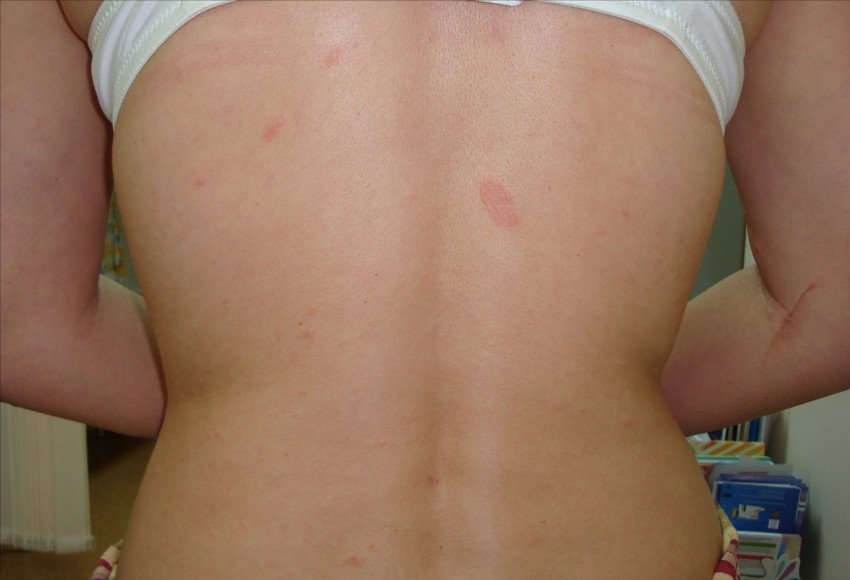
Лишай имеет длительный инкубационный период — до трех месяцев, поэтому длительное время он может протекать бессимптомно. Наличие длинной пушистой шерсти еще больше осложняет обнаружение заболевания.
Диагностика в ветеринарной клинике
Чтобы поставить точный диагноз и определить тип грибка, котенка нужно свозить к ветеринару. Там ему проведут обследование, возьмут анализ крови и пробу с поврежденного участка кожи.
На основании этого можно сделать заключение о том, что именно стало причиной болезни, и начать правильное лечение.
Методика лечения и прогноз
В основном кошек с лишаем лечат амбулаторно, так что домашнее лечение, при условии его правильности, вполне приемлемо. Важно только выполнять рекомендации врача, потому что некоторые методики нельзя применять к маленьким котятам.
Самый простой способ лечения — это использование специальных шампуней. Котенка моют ими дважды в неделю на протяжении 6 недель для полного истребления инфекции. Использовать нужно только специализированный ветеринарный шампунь от грибка, разрешенный для котят.
Если на теле животного имеются только отдельные очаги, можно воспользоваться противогрибковыми мазями или спреями. Лечат котенка таким образом в течение полутора недель, смазывая раны дважды в сутки.
В домашних условиях лишай часто лечат серной мазью, обрабатывают соком чистотела, прижигают йодом или зеленкой.
При своевременном лечении и правильном уходе удается добиться хорошего результата и избавить животное от инфекции, но начинать процедуры нужно как можно раньше.
Что делать в домашних условиях
Дома котенка нужно изолировать от остальных животных и от детей, так как лишай легко передается человеку. Обрабатывать раны и купать его придется в перчатках, руки мыть особенно часто, а помещение обрабатывать антисептиками.
Нельзя допускать питомца в постель, его лежанку нужно часто дезинфицировать или менять подстилки, так как споры грибков длительное время сохраняются живыми и могут стать источником повторного заражения.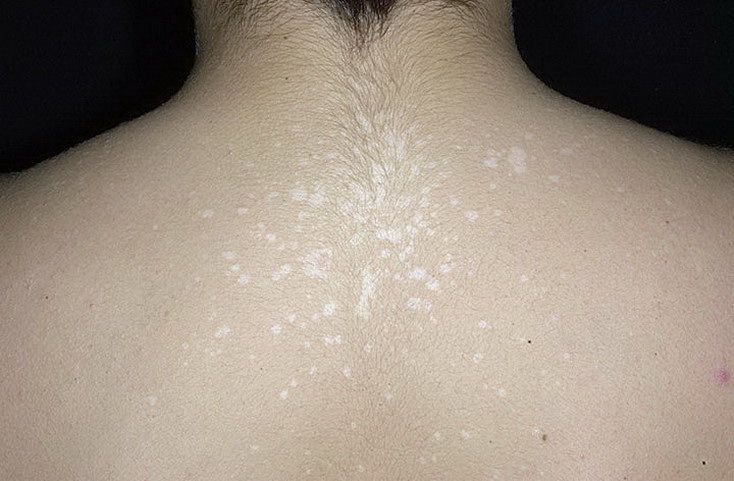
Котенка нужно хорошо кормить и содержать в тепле. На шею придется надеть «елизаветинский воротник», чтобы он не мог слизывать медикаменты, в большинстве своем токсичные, а также расчесывать зудящие раны.
Возможные осложнения
Если заболевание не лечить, лишай может распространиться на обширные участки тела, перейдет в хроническую форму, доставляя маленькому созданию сильные мучения. При зуде он может внести бактериальную инфекцию, тогда придется ввести в лечение еще и антибактериальные средства (по назначению ветеринара и с учетом возраста и веса котика).
Меры профилактики (диета)
Чтобы животное меньше рисковало заразиться, нужно обеспечить ему чистое и теплое содержание, сбалансированное питание, уход, ограничить его контакты с бродячими животными.
Предотвратить заболевание поможет регулярный осмотр «шубки» и периодическое профилактическое использование специализированных шампуней.
Даже при обнаружении следов лишая можно очень быстро вылечить любимца, если воспользоваться советами ветеринара и сразу приступить к процедурам.
Интересные темы
Лишай простой пузырьковый
Лишай простой пузырьковый — это вирусное хроническое рецидивирующее заболевание, характеризующееся поражением сенсорных ганглиев и проявляющееся пузырьковыми высыпаниями на коже и слизистых оболочках. Возбудителем является вирус простого герпеса I и И типа (ВПГ-1, ВПГ-2), относящийся к подсемейству a-герепесвирусов. Существуют следующие основные пути передачи простого герпеса:1. Контактный (прямой или опосредованный) — чаще встречается у детей.2. Воздушно-капельный (ВПГ-1).3. Половой (ВПГ-2 — генитальный герпес)4. От матери к плоду редко возможен парентеральный путь передачи вируса, а также заражение при трансплантации органов и переливании крови. Выделяют первичный герпес и рецидивирующий. Первичный герпес возникает после первого контакта с вирусом в детском возрасте при отсутствии специфических антител. После инкубационного периода продолжительностью от 1 до 8 дней развиваются клинические симптомы:1. Общие проявления: озноб с повышением температуры до 38-39 С, головная боль, сонливость, общее недомогание 2. Местные проявления возникают в полости рта. На слизистой языка, щек, десен, внутренней поверхности губ, реже на мягком и твердом нёбе появляются болезненные сгруппированные пузырьки. Пузырьки сразу вскрываются, образуя эрозии.3. Регионарный лимфаденит подчелюстных лимфатических узлов. В легких случаях процесс регрессирует в течение 2 недель. Простой пузырьковый лишай встречается чаще как рецидивирующая форма заболевания. При этом по сравнению с первичной формой интенсивность и продолжительность клинических проявлений выражена меньше. После продромального периода, проявляющегося жжением, покалыванием и другими субъективными ощущениями, на коже на фоне эритемы появляются сгруппированные пузырьки с серозным содержимым. Через несколько суток содержимое пузырьков ссыхается с образованием корки или пузырьки вскрываются (при травматизации) с образованием эрозий. В любом случае в результате процессов эпителизации через 10-14 дней высыпания разрешаются, не оставляя следа или с образованием гиперпигментированного пятна. Принципы терапии простого герпеса: лечебная тактика зависит от формы заболевания, тяжести течения, частоты рецидивов. Если рецидивы имеют место 1 раз в полгода и реже и отсутствуют общие симптомы, то лечение проводится противовирусными препаратами. Если рецидивы возникают 1 раз в 3 месяца и чаще, или заболевание носит постоянный характер, а также при тяжелом течении проводится этапное лечение: общая терапия, наружная терапия, патогенетическая терапия, симптоматическая терапия, диспансерное наблюдение. Больной нуждается в период ремиссии для профилактики рецидивов в медицинском наблюдении и санаторно-курортном лечение в санаториях с медицинским профилем: лечение заболеваний кожи. Это могут быть грязевые курорты, приморские климатические курорты, бальнеокурорты с сульфидными и радоновыми водами и др. Грязевые курорты: «Анапа», «Аркадия», «Бакирово», «Бердянск», Бобруйск, «Большой Тараскуль», Ботаника, «Варзи-Ятчи», «Васильевский», «Гай», «Гопри», «Озеро Горькое», «Друскининкай», «Евпатория», «Ейск», «Ждановичи», «Зеленый город», Калиниградская группа курортов (Зеленогорск, «Отрадное», Пионерск, «Светлогорск»), «Карачи», «Кашин», «Каякент», Кемери, «Кирилловка», «Куисегач», «Кленовая Гора», «Краинка», «Красноусольск», «Куяльницкий», Ленинградская курортная зона («Зеленогорск», «Комарово», «Молодежное», «Петродворец», «Приветнинское», «Репино», «Серово», «Сестрорецк», «Смолячково», «Солнечное», Ушково), «Липецк», «Луначарское», «Марциальные Воды», «озеро Медвежье», Нальчик, «Нижнеивкино», «Новые Ключи», «Паланга», «Паратунка», «Прокопьевский», «Пятигорск», «Рогачев», «Руш», «Садгород», «Саки», «Самоцвет», «Сергиевские Минеральные Воды», «Славянск», Солигалич, «Солониха», «Сольвычегодск», «Старая Русса», «Тагарское озеро», «Талая», «Тинаки», «Усолье-Сибирское», «Усть-Качка», «Усть-Кут», «Учум». Курорты бальнеологические с сульфидными (сероводородными) водами (для наружного применения): «Ангара», «Арчман», «Бакирово», Гагра, «Горячий Ключ», «Кемери», «Ейск», Кирилловка», «Ключи», «Кодры», «Красноусольск», «Мацеста», Немиров, «Новые Ключи», «Пятигорск», «Сергиевские Минеральные Воды», Серноводск-Кавказский, «Синяк», «Сочи», Сухум, «Талги», «Таминск», Усть-Качка, «Хилово». Эффективное лечение всех форм лишая, себоройных экзем, стрептодермий, ксеродермий, дермотофитий и других вирусных и грибковых заболеваний кожи можно получить на курорте Мертвое море (Израиль, Иордания).
Как выглядит лишай у человека на начальной стадии (Фото)
Кожные высыпания довольно частое явление на теле человека. Это может быть простой прыщик, устраняемый косметическим способом, или же инфекционная сыпь, которая требует обязательного медикаментозного лечения. К примеру, некоторые виды лишая лечатся и в домашних условиях народными средствами. Но, вот в других случаях и при разных его формах, сложно увидеть свою кожу здоровой без амбулаторного лечения.
Как выглядит на теле лишай
Лишай — это инфекционная болезнь эпидермиса, которое возникает при заражении вирусом или грибковым носителем. Чаще всего он встречается у людей со слабой иммунной системой, имеющих осложненные хронические болезни, переживших сильный стресс или же дети, которые еще не имеют устойчивой естественной защиты организма.
Каждый вид лишая развивается разнообразно, но объединяет их видоизмененная кожа, шелушащейся пятна и их зуд, которые имеют еще довольно обширную цветовую гамму. И чтобы отличить сухое пятнышко на коже, которое устраняется косметическим скрабом, от очага инфекционных проявлений, необходимо знать, как выглядит лишай у человека на теле.
Розовый лишай Жибера
Розовый лишай или же розеола, зачастую возникает после перенесенных простудных заболеваний. Это своеобразная форма дерматоза, которая проходит самостоятельно через 1,5 — 2 месяца, не зависимо от того, проводится лечение или нет. Исключительные случаи заболевания, могут затягиваться на несколько месяцев, а то и лет. Проявления розеолы, начинаются с одного большого пятна розово — желтоватого оттенка, с шелушащейся поверхностью. Внешне, сравнительно они похожи на медальоны, с четким белым «воротничком» и розовым ореолом вокруг, что является внешней особенностью этого вида. Через, неделю — две, появляются пятна — медальоны меньшего размера во внушительном количестве. Любимые их места — это туловище, нижние и верхние конечности, редко — шея и лицо.
Вторичные высыпания могут быть темно — розовые или с красным оттенком. Кроме внешних проявлений, ощущение болезни отсутствуют. В исключительных случаях, прослеживается легкий зуд. Для розового лишая характерна сезонность — осень и весна. Рецидивные случаи розеолы, явление редкое.
Розовый лишай имеет большую схожесть с высыпаниями вторичного сифилиса, некоторых форм псориаза и с токсической кожной аллергией. В этом случае, консультация врача обязательна. А если болезнь длиться более двух месяцев — необходима биопсия кожи, чтобы поставить окончательный диагноз и исключить проявление других болезней. (Подробно про данный вид почитайте тут)
Красный плоский лишай
На сегодня, возбудителя красного плоского лишая, не обнаружено. Причины его возникновения, зачастую, связаны со слабой иммунной системой, с неврологическими нарушениями или генетической предрасположенностью. Красный плоский лишай, довольно специфический недуг, имеющее несколько форм проявления:
- типичная — мелкие папулы серо — белого цвета, которые вследствие, сливаются в бляшки. Отличаются характерным блеском, за исключением слизистых оболочек;
- кольцевидная — образования имеют кольцевидную форму. Чаще всего высыпания появляются на половых органах;
- эритематозная — ярко — красные или малиновые высыпания, как видоизмененные мягкие папулы. Кожа вокруг них имеет отечность и шелушения;
- бородавчатая — высыпания имеют идентичную форму с плоскими бородавками. Покрыты внушительным количеством чешуек. Отличительная черта этой формы — сильный зуд;
- пемфигоидная — высыпания схожи на пузырьки с жидкостью, вследствие которых, остается пигментация на коже;
- атфорическая — белые пятна с перламутровым блеском;
- эрозивно — язвенная — это совокупность типичных проявлений красного лишая с дефектами на эпидермисе, в разных участках туловища.
Достаточно широкий «ассортимент» форм красного плоского лишая, провоцирует на глубокие сомнения, которые лучше развеять у врача дерматолога. Особенностью этого недуга — это частые рецидивные случаи. Излюбленные места красного плоского лишая — предплечья, локтевы, голени, крестец, слизистая оболочка рта и половых органов, в особенности мужского полового члена. (Подробно про болезнь здесь)
Отрубевидный лишай (разноцветный, цветной)
Отрубевидный или разноцветный — это грибковая хвороба, возбудителем которого, является липофильный дрожжевой грибок. Причины его возникновения достаточно разнообразны. Это может быть наследственность, болезнь эндокринной системы, хронические болезни ЖКТ, дыхательных путей, избыточная потливость, слабая иммунная система, туберкулез, беременность или менопауза. Отрубевидный лишай проявляется в виде несимметричных пятен разнообразных оттенков, от светло — розового, желтоватого до коричневого. Со временем они сливаются воедино, тем самым образуя большие очаги заболевания. В зависимости от времени года, пятна меняют свой окрас: летом они светлее, а зимой — темный и насыщенные, с красновато — буроватым оттенком.
Разноцветный лишай склонен к рецидивам. Болезнь может затягиваться на долгие месяцы, а то и годы, но встречается крайне редко. Внешние проявления очень схожи с розеолой, поэтому остаточный диагноз, озвучит только врач дерматолог. (Детали тут)
Опоясывающий лишай
Относится к заболеваниям герпесвирусного семейства. Он спровоцирован возбудителем, который вызывает ветрянку. У тех, кто болел ветряной оспой, вирус сохраняется в организме. И внешне они очень схожи. Тем более, что сыпь опоясывающего лишая, схожая на пузырьки — заразна. В основном опасность несут старые образования без корки. Эта форма проявляется с начала легким недомоганием, повышением температуры, зудом и болями в местах, где позже появятся высыпания. Вначале они схожи на отечность с розовым оттенком. После, через несколько дней, образуют мелкие водянистые папулы, наполненные прозрачным содержимым. Приблизительно через неделю высыпания образуют корочку, которая отпадает и оставляет пигментацию на коже. В редких случаях, когда сыпь исчезает, могут остаться болевые ощущения, которые тяжело устраняются.
Легкие формы опоясывающего лишая лечатся в домашних условиях, а тяжелые — только под присмотром врача и с помощью медикаментозного лечения. Это заболевание имеет не однозначные симптомы, которые схожи со многими болезнями. В таком случае, лабораторная диагностика и обследование у врача — крайне необходимы. Ведь опоясывающий лишай может дать осложнения, и спровоцировать проявления более серьезных заболеваний. (Есть про него статьи тут и тут)
Стригущий лишай (микроспория)
Стригущий лишай — это инфекционная болезнь кожи, спровоцировано антропофильными и зоофильными грибами. Его особенностью есть то, что он поражает волосистую часть тела. Чаще встречается у детей и подростков, но может возникать и в любом возрасте. Инкубационный период у стригущего лишая 3-4 дня, после чего, пятна розовато — красного оттенка, кольцевидной формы. Сопровождаются зудом. На этих пятнах образуются пузырьки, оставляющие корку и шелушение. (Читайте в статье про детали болезни)
Существует три формы стригущего лишая: поверхностная, хроническая и инфильтративно-нагноительная. Первая, как самая простая сопровождается кольцевидными очагами болезни на волосистой части головы, с чешуйками серовато — белого цвета. Волосы обламываются на высоте пары сантиметров и окутываются белым налетом. Зуд отсутствует, но очаги заболевания могут существовать комплексно, образуясь на других участках тела. Эти пятна имеют четкую окантовку в форме кольца, где образуются пузырьки и чешуйки. Хроническая форма, возникает вследствие неправильного длительного лечения первой или отсутствие его вообще. Чаще встречается у женщин. Поражает стригущий лишай на этой стадии волосяное покрытие головы, определенные участки туловища и ногтевые пластины.
Заболевание протекает вяло, оставляя после себя пигментацию на коже. Последняя стадия отличается воспалительными процессами и нагноением. Большие гнойные очаги заболевания, болезненные на ощупь, около 7 см, могут поселяться на волосах, бороде или усах. Гнойные бляшки, с четким очертанием покрывают и гладкое тело. Через пару недель они исчезают, оставляя пигментные пятна.
Стригущая болезнь эпидермиса может провоцировать поднятие температуры, увеличение местных лимфатических узлов и головную боль. Инфильтративно-нагноительная форма имеет крайне редкие случаи рецидивов.
Кошачий лишай
С этой болезнью кожи, многие знакомы с детства, ведь основным переносчиком его являются кошки и собаки. Споры грибка могут попасть в дом не только с животными, но и пылью, одеждой или обувью. Основная причина заболевания — низкий уровень иммунитета. Вот почему чаще всего в категорию пациентов попадают дети. Взрослые болеют намного реже. Но, могут подвергаться риску подхватить лишай те, кто имеет ВИЧ, сахарный диабет, проходит химиотерапию.
Кошачий лишай начинается с маленького матерного пятнышка, которое увеличивается в размере и имеет четкие контуры. Вокруг него, образуются мелкие очаги инфекции, т.н дочерние. Процесс их возникновения сопровождается зудом, шелушением и воспалением. При перемещении очагов заболевания на волосяной покров головы, состояние локонов ухудшается, интенсивность выпадение резко увеличивается, образуются залысины.
Лечить эту болезнь можно и в домашних условиях с помощью специальных мазей или включающих в свой состав, серу и деготь. Если игнорировать рекомендации врача и пренебрегать лечением, то облысение или частичная потеря волос — гарантирована.
Солнечный лишай
Солнечный лишай или же солнечный грибок – это заболевание кожного покрова, но в сравнении с другими видами, абсолютно безопасно. Причины появления его на данное время не известны. Ученые больше склоняются к тому, что избыточное влияние ультрафиолета на кожу человека и образует «солнечные поцелуи» в виде пятен. Человек с таким недугом не предоставляет угрозы для окружающих, а ему самому очаги заболевания принесут лишь эстетический дискомфорт. Пятна на теле больного, вначале, имеют незначительное отличие по цвету со здоровой кожей.
В дальнейшем, интенсивность загара будет влиять на их выразительность. Проявления имеют неровные, рваные края, которые увеличиваются, как в размере, так и в количестве, образуя большой очаг солнечного грибка. В этих местах кожа обесцвечивается. Любимые места для него – верхние конечности, область груди, спина и шея. В случае, такого рада заболевания, необходимо ограничить длительное влияние ультрафиолета на тело, а тем более отказаться от солярия.
Несмотря на то, что солнечный грибок безопасен, консультация врача необходима, чтобы поставить точный диагноз. Тем более, что внешне он схож с витилиго – кожное заболевание, лечение которого, отличается от солнечного грибка.
Трубчатый лишай
Трубчатый лишай – это инфекционное заболевание эпидермиса, спровоцировано грибком malassezia. Как не удивительно, этот грибок мирно существует в сальных железах каждого из нас. Но, в благоприятных для него условиях он начинает активно действовать и приводит к заболеванию. Причиной возникновения трубчатого лишая можно назвать резкое снижение иммунитета, связанное с серьезными проблемами со здоровьем. Это болезнь крови, сахарный диабет, избыточный вес, наличие ВИЧ – инфекции, злокачественные опухоли. Болезнь проявляется в виде небольших светлых пятен, с неровными очертаниями, которые со временем увеличиваются и сливаются воедино. Очаги заболевания могут занимать значительную площадь на теле. Любимые места трубчатого лишая – грудная часть, бока, живот и спина.
Немного позже пятна начинают шелушиться и неприятно зудеть. Их цвет довольно разнообразный – от темного коричневого до розового с желтинкой. Но чаще всего встречаются желтые пятна. Больным, рекомендуемо удержаться от загара и ограничить себя от ультрафиолета. Но, как не странно звучит, именно солнечное воздействие способно полностью излечить. В большинстве случаев, трубчатый лишай – это хронический недуг, которое может беспокоить на протяжении нескольких лет. При этом, кожа с очагами со временем, приобретает естественный тон.
Как выглядит лишай на фото
Практически, все виды лишайных, можно объединить по внешним проявлениям. Это пятна разного размера, с шелушащей структурой очага, но разного цветового тона. Начальная стадия заболевания, начинается с одного или пары пятен, но со временем их появляется в разы больше. И чем прогрессивней форма заболевания, тем более выраженная их фактура и насыщенность цвета. Дальнейшее развитие болезни, очень во многом и зависит и от его формы, и от быстроты реагирования внешние изменения эпидермиса.
Информация о том, как выглядит лишай у человека, необходима не только для тех, кто уже столкнулся с такой проблемой. Она поможет избежать непритностей, распознавая облик врага. Ведь неосведомленный больной, будь — то это член семьи, Вы сами или просто пассажир общественного транспорта, является непосредственным переносчиком болезни. А знания о каждом виде лишая, помогут сориентироваться настолько это опасно для собственного здоровья и окружающих.
Заключение
Если вдруг Вы обнаружили похожие симптомы на своем теле или своих близких, помните, что окончательный диагноз озвучит только специалист. Поэтому, не теряйтесь в догадках, и не занимайтесь самолечением, а немедленно обратитесь к врачу дерматологу. А еще лучше, если Вы будете заботиться о себе и своем здоровье, чтобы предотвратить появление любых болезней.
Загрузка…Tinea Versicolor Состояние, лечение и изображения для родителей — Обзор
52404 33 Информация для РебенокВзрослыйПодросток подпись идет сюда …Изображения Tinea Versicolor
Обзор
Разноцветный лишай, также известный как разноцветный лишай, представляет собой распространенное доброкачественное заболевание кожи, вызываемое поверхностной (поверхностной) инфекцией дрожжевым грибком, который обычно обитает на коже.В правильных условиях, таких как теплая, жирная и влажная кожа, дрожжи ( Malassezia ) могут перерасти и вызвать сыпь, состоящую из желто-коричневых, розовых, коричневых или белых пятен. Хотя это инфекция, разноцветный лишай не заразен, поскольку дрожжи обычно обитают в коже.
Кто в опасности?
Разноцветный лишай может развиваться у людей любого возраста, всех рас и любого пола.
Однако разноцветный лишай чаще всего встречается в тропических районах с высокой влажностью и высокими температурами.В более мягком климате чаще всего страдают подростки и молодые люди. Разноцветный лишай редко встречается у маленьких (предпубертатных) детей или у взрослых старше 65 лет.
Некоторые условия повышают вероятность возникновения разноцветного лишая, в том числе:
- Проживание в теплом влажном климате.
- Жирная кожа.
- Частое или чрезмерное потоотделение.
- Беременность.
- Недоедание.
- Использование кортикостероидов (кортизон).
- Прием лекарств, ослабляющих иммунную систему.
Признаки и симптомы
Наиболее распространенные места для разноцветного лишая:
- Грудь и верхняя часть спины
- Плечи
- Живот
- Шея
- Бедра
Дрожжи выделяют (секретируют) вещество, которое временно обесцвечивает нижележащую кожу до более светлого цвета. Даже после того, как инфекция прошла, пятна могут быть более светлыми (гипопигментированными), которые могут не вернуть свой нормальный цвет в течение многих месяцев. Кроме того, эти гипопигментированные пятна обычно не загорают. Гипопигментированные участки более заметны у темнокожих людей.
Разноцветный лишай обычно не вызывает никаких симптомов, хотя некоторые люди сообщают о незначительном зуде, особенно когда они вспотели.
Рекомендации по уходу за собой
Если вы подозреваете, что у вашего ребенка разноцветный лишай, вы можете попробовать безрецептурный противогрибковый крем, такой как тербинафин, клотримазол или миконазол. Безрецептурный шампунь, содержащий сульфид селена, можно использовать в качестве лосьона, нанося его на пораженные участки на ночь и смывая утром. Однако, если состояние не улучшается после 2 недель ежедневного лечения, обратитесь к врачу вашего ребенка или дерматологу для оценки.
Если ваш ребенок лечился от разноцветного лишая, ему следует избегать ношения тесной, ограничивающей одежды. Кроме того, воздействие солнца может сделать светлые участки более заметными, поэтому попросите ребенка избегать пребывания на солнце или пользоваться солнцезащитным кремом, пока пятна не вернутся к своему обычному цвету.
Когда обращаться за медицинской помощью
Если вышеперечисленные меры по уходу за собой не помогли или у вашего ребенка появилась обширная сыпь, которая, кажется, ухудшается, обратитесь к врачу.
Процедуры, которые может назначить ваш врач
Для подтверждения диагноза врач может соскоблить часть поверхностного материала кожи (чешуйки) на предметное стекло и исследовать их под микроскопом. Эта процедура, называемая препаратом КОН (гидроксид калия), позволяет врачу искать явные признаки дрожжевой инфекции.
После подтверждения диагноза разноцветного лишая врач может порекомендовать одно из следующих методов лечения:
- Лосьон с сульфидом селена (или шампунь, который можно использовать в качестве лосьона, а затем смыть)
- Пиритион цинковый шампунь (используется в качестве лосьона, а затем смывается)
- Противогрибковый крем или лосьон, например кетоконазол, эконазол, оксиконазол или циклопирокс
- Противогрибковые таблетки, такие как кетоконазол, флуконазол или итраконазол
Надежных ссылок
Клиническая информация и дифференциальная диагностика разноцветного лишаяСписок литературы
Болонья, Жан Л., изд. Дерматология , стр 989, 1171-1174. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. С. 2014-2016. Нью-Йорк: Макгроу-Хилл, 2003.
.Tinea Versicolor Состояние, лечение и изображения для родителей — Обзор
52404 33 Информация для РебенокВзрослыйПодросток подпись идет сюда …Изображения Tinea Versicolor
Обзор
Разноцветный лишай, также известный как разноцветный лишай, представляет собой распространенное доброкачественное заболевание кожи, вызываемое поверхностной (поверхностной) инфекцией дрожжевым грибком, который обычно обитает на коже.В правильных условиях, таких как теплая, жирная и влажная кожа, дрожжи ( Malassezia ) могут перерасти и вызвать сыпь, состоящую из желто-коричневых, розовых, коричневых или белых пятен. Хотя это инфекция, разноцветный лишай не заразен, поскольку дрожжи обычно обитают в коже.
Кто в опасности?
Разноцветный лишай может развиваться у людей любого возраста, всех рас и любого пола.
Однако разноцветный лишай чаще всего встречается в тропических районах с высокой влажностью и высокими температурами.В более мягком климате чаще всего страдают подростки и молодые люди. Разноцветный лишай редко встречается у маленьких (предпубертатных) детей или у взрослых старше 65 лет.
Некоторые условия повышают вероятность возникновения разноцветного лишая, в том числе:
- Проживание в теплом влажном климате.
- Жирная кожа.
- Частое или чрезмерное потоотделение.
- Беременность.
- Недоедание.
- Использование кортикостероидов (кортизон).
- Прием лекарств, ослабляющих иммунную систему.
Признаки и симптомы
Наиболее распространенные места для разноцветного лишая:
- Грудь и верхняя часть спины
- Плечи
- Живот
- Шея
- Бедра
Дрожжи выделяют (секретируют) вещество, которое временно обесцвечивает нижележащую кожу до более светлого цвета. Даже после того, как инфекция прошла, пятна могут быть более светлыми (гипопигментированными), которые могут не вернуть свой нормальный цвет в течение многих месяцев. Кроме того, эти гипопигментированные пятна обычно не загорают. Гипопигментированные участки более заметны у темнокожих людей.
Разноцветный лишай обычно не вызывает никаких симптомов, хотя некоторые люди сообщают о незначительном зуде, особенно когда они вспотели.
Рекомендации по уходу за собой
Если вы подозреваете, что у вашего ребенка разноцветный лишай, вы можете попробовать безрецептурный противогрибковый крем, такой как тербинафин, клотримазол или миконазол. Безрецептурный шампунь, содержащий сульфид селена, можно использовать в качестве лосьона, нанося его на пораженные участки на ночь и смывая утром. Однако, если состояние не улучшается после 2 недель ежедневного лечения, обратитесь к врачу вашего ребенка или дерматологу для оценки.
Если ваш ребенок лечился от разноцветного лишая, ему следует избегать ношения тесной, ограничивающей одежды. Кроме того, воздействие солнца может сделать светлые участки более заметными, поэтому попросите ребенка избегать пребывания на солнце или пользоваться солнцезащитным кремом, пока пятна не вернутся к своему обычному цвету.
Когда обращаться за медицинской помощью
Если вышеперечисленные меры по уходу за собой не помогли или у вашего ребенка появилась обширная сыпь, которая, кажется, ухудшается, обратитесь к врачу.
Процедуры, которые может назначить ваш врач
Для подтверждения диагноза врач может соскоблить часть поверхностного материала кожи (чешуйки) на предметное стекло и исследовать их под микроскопом. Эта процедура, называемая препаратом КОН (гидроксид калия), позволяет врачу искать явные признаки дрожжевой инфекции.
После подтверждения диагноза разноцветного лишая врач может порекомендовать одно из следующих методов лечения:
- Лосьон с сульфидом селена (или шампунь, который можно использовать в качестве лосьона, а затем смыть)
- Пиритион цинковый шампунь (используется в качестве лосьона, а затем смывается)
- Противогрибковый крем или лосьон, например кетоконазол, эконазол, оксиконазол или циклопирокс
- Противогрибковые таблетки, такие как кетоконазол, флуконазол или итраконазол
Надежных ссылок
Клиническая информация и дифференциальная диагностика разноцветного лишаяСписок литературы
Болонья, Жан Л., изд. Дерматология , стр 989, 1171-1174. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. С. 2014-2016. Нью-Йорк: Макгроу-Хилл, 2003.
.Tinea Versicolor Состояние, лечение и изображения для родителей — Обзор
52404 33 Информация для РебенокВзрослыйПодросток подпись идет сюда …Изображения Tinea Versicolor
Обзор
Разноцветный лишай, также известный как разноцветный лишай, представляет собой распространенное доброкачественное заболевание кожи, вызываемое поверхностной (поверхностной) инфекцией дрожжевым грибком, который обычно обитает на коже.В правильных условиях, таких как теплая, жирная и влажная кожа, дрожжи ( Malassezia ) могут перерасти и вызвать сыпь, состоящую из желто-коричневых, розовых, коричневых или белых пятен. Хотя это инфекция, разноцветный лишай не заразен, поскольку дрожжи обычно обитают в коже.
Кто в опасности?
Разноцветный лишай может развиваться у людей любого возраста, всех рас и любого пола.
Однако разноцветный лишай чаще всего встречается в тропических районах с высокой влажностью и высокими температурами.В более мягком климате чаще всего страдают подростки и молодые люди. Разноцветный лишай редко встречается у маленьких (предпубертатных) детей или у взрослых старше 65 лет.
Некоторые условия повышают вероятность возникновения разноцветного лишая, в том числе:
- Проживание в теплом влажном климате.
- Жирная кожа.
- Частое или чрезмерное потоотделение.
- Беременность.
- Недоедание.
- Использование кортикостероидов (кортизон).
- Прием лекарств, ослабляющих иммунную систему.
Признаки и симптомы
Наиболее распространенные места для разноцветного лишая:
- Грудь и верхняя часть спины
- Плечи
- Живот
- Шея
- Бедра
Дрожжи выделяют (секретируют) вещество, которое временно обесцвечивает нижележащую кожу до более светлого цвета. Даже после того, как инфекция прошла, пятна могут быть более светлыми (гипопигментированными), которые могут не вернуть свой нормальный цвет в течение многих месяцев. Кроме того, эти гипопигментированные пятна обычно не загорают. Гипопигментированные участки более заметны у темнокожих людей.
Разноцветный лишай обычно не вызывает никаких симптомов, хотя некоторые люди сообщают о незначительном зуде, особенно когда они вспотели.
Рекомендации по уходу за собой
Если вы подозреваете, что у вашего ребенка разноцветный лишай, вы можете попробовать безрецептурный противогрибковый крем, такой как тербинафин, клотримазол или миконазол. Безрецептурный шампунь, содержащий сульфид селена, можно использовать в качестве лосьона, нанося его на пораженные участки на ночь и смывая утром. Однако, если состояние не улучшается после 2 недель ежедневного лечения, обратитесь к врачу вашего ребенка или дерматологу для оценки.
Если ваш ребенок лечился от разноцветного лишая, ему следует избегать ношения тесной, ограничивающей одежды. Кроме того, воздействие солнца может сделать светлые участки более заметными, поэтому попросите ребенка избегать пребывания на солнце или пользоваться солнцезащитным кремом, пока пятна не вернутся к своему обычному цвету.
Когда обращаться за медицинской помощью
Если вышеперечисленные меры по уходу за собой не помогли или у вашего ребенка появилась обширная сыпь, которая, кажется, ухудшается, обратитесь к врачу.
Процедуры, которые может назначить ваш врач
Для подтверждения диагноза врач может соскоблить часть поверхностного материала кожи (чешуйки) на предметное стекло и исследовать их под микроскопом. Эта процедура, называемая препаратом КОН (гидроксид калия), позволяет врачу искать явные признаки дрожжевой инфекции.
После подтверждения диагноза разноцветного лишая врач может порекомендовать одно из следующих методов лечения:
- Лосьон с сульфидом селена (или шампунь, который можно использовать в качестве лосьона, а затем смыть)
- Пиритион цинковый шампунь (используется в качестве лосьона, а затем смывается)
- Противогрибковый крем или лосьон, например кетоконазол, эконазол, оксиконазол или циклопирокс
- Противогрибковые таблетки, такие как кетоконазол, флуконазол или итраконазол
Надежных ссылок
Клиническая информация и дифференциальная диагностика разноцветного лишаяСписок литературы
Болонья, Жан Л., изд. Дерматология , стр 989, 1171-1174. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. С. 2014-2016. Нью-Йорк: Макгроу-Хилл, 2003.
.Разноцветный лишай (разноцветный лишай) | Сидарс-Синай
Не то, что вы ищете?Что такое разноцветный лишай?
Разноцветный лишай (разноцветный лишай) представляет собой грибковую или дрожжевую кожицу. сыпь. Это вызвано слишком сильным ростом определенных дрожжей на коже.Это вызывает пятна на коже светлее или темнее, чем ваш нормальный цвет кожи. В пятна чаще всего возникают на груди или спине. Они также предотвращают загар кожи. равномерно и часто появляются в виде более светлых пятен на загорелой коже. После лечения может потребоваться несколько месяцев, чтобы цвет вашей кожи вернулся к норме. Эти дрожжи есть у каждого человека на их теле. Так что эта сыпь не заразна для окружающих. Нельзя распространять, если кто-то его трогает.Так что вам не нужно беспокоиться о разоблачении других на работе или школа.
Что вызывает разноцветный лишай?
Дрожжи — это грибок, который обычно обитает на коже. Этот Состояние возникает, когда дрожжи слишком разрастаются. Легче растет в жарких климатические условия, а также на жирной или потной коже. Исследователи не знают, почему у некоторых людей эта сыпь и другие нет.Он не передается от человека к человеку.
Кто подвержен риску разноцветного лишая?
Вы более подвержены риску возникновения разноцветного лишая, если вы:
- Жить в жарком влажном климате
- Имеют влажную или жирную кожу
- Имеют слабую иммунную систему
Каковы симптомы разноцветного лишая?
Симптомы могут проявляться у каждого человека по-разному.Большинство общий симптом — пятна на коже, которые могут выглядеть белыми, розовыми или светло-коричневыми. В пятна также могут выглядеть сухими или чешуйчатыми. Сыпь часто бывает на шее, верхней части спины, грудь и плечи. Пятна легче всего увидеть летом, потому что они не темнеют на солнце. У вас может возникнуть легкий зуд, особенно если вам станет жарко. В пятна могут расти в жару или влажность, или если вы принимаете стероиды или у вас слабая иммунная система.
Симптомы разноцветного лишая могут быть похожи на другие симптомы заболевания. условия. Обратитесь к своему врачу за диагнозом.
Как диагностируется разноцветный лишай?
Ваш лечащий врач спросит о ваших симптомах и состоянии здоровья. история. Он или она проведет вам медицинский осмотр. Физический осмотр будет включать внимательно присматриваясь к своей коже.Он или она может использовать ультрафиолетовый свет, называемый Вуд лампа, чтобы увидеть пятна более четко.
У вас также может быть соскоб кожи. Медицинский работник царапает верхнюю часть кожи с помощью небольшого инструмента. Соскобленную ткань исследуют с помощью микроскоп для поиска дрожжей.
Как лечится разноцветный лишай?
Сыпь лечится противогрибковым или лечебным шампунем от перхоти. на коже.Нанесите шампунь на все тело в душе. Пусть шампунь оставайтесь на несколько минут, прежде чем смыть. После этого не используйте мыло. Сделай это каждый день в течение 4 недель.
Ваш лечащий врач может также прописать противогрибковый крем или пероральные противогрибковые препараты для приема внутрь. Он или она может посоветовать вам использовать крем миконазол или клотримазол без рецепта. Используйте это 2 раза в день для 7 дней.
Ваша кожа может поправиться только на короткое время. Тогда сыпь может произойти снова. Возможно, вам придется использовать шампунь каждый месяц, чтобы сыпь не появлялась. возвращается. Для восстановления нормальной кожи может потребоваться несколько месяцев. цвет.
Обсудите со своими поставщиками медицинских услуг риски, преимущества и возможные побочные эффекты всех лекарств.
Что я могу сделать для предотвращения разноцветного лишая?
Этот грибок может снова появиться после лечения.Если у вас есть рецидивы, возможно, потребуется использовать шампуни или лекарства. Чтобы предотвратить сыпь после возвращения используйте лечебный шампунь от перхоти по всему телу, когда находитесь в душ. Делайте это раз в месяц в течение следующего года. Это очень важно сделать в лето. Именно тогда сыпь, скорее всего, вернется.
Также не забудьте:
- Не использовать средства для ухода за жирной кожей.
- Держитесь подальше от жаркой и влажной погоды.
- Держитесь подальше от вещей, которые вызывают сильное потоотделение.
- Носите свободную одежду, чтобы кожа оставалась прохладной и сухой.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если у вас есть:
- Симптомы, которые не проходят или не ухудшаются
- Новые симптомы
- Лихорадка 100.4 ° F (38 ° C) или выше, или по указанию вашего провайдер
Ключевые моменты, касающиеся разноцветного лишая
- Разноцветный лишай — грибковая кожная сыпь. Это тоже вызвано большой рост нормальных дрожжей на коже.
- Самый частый симптом — пятна на коже, которые могут выглядеть белый, розовый или светло-коричневый. Они также могут выглядеть сухими или шелушащимися.
- Сыпь обычно бывает на шее, верхней части спины, груди и плечи. Он не передается от человека к человеку.
- Сыпь лечится противогрибковыми или лекарственными средствами от перхоти. шампунь на кожу.
- Ваша кожа может поправиться только на короткое время. Тогда сыпь может повториться. Возможно, вам придется использовать шампунь каждый месяц, чтобы сохранить сыпь от возвращения.
- Для того, чтобы ваша кожа вернулась к своему состоянию, может потребоваться несколько месяцев. нормальный цвет.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего врача провайдер:
- Знайте причину вашего визита и то, что вы хотите случаться.
- Перед визитом запишите интересующие вас вопросы ответил.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и помните, что вам говорит ваш провайдер.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции ваш провайдер дает вам.
- Узнайте, почему прописано новое лекарство или лечение и как это поможет вам.Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и какие результаты могут означать.
- Знайте, чего ожидать, если вы не примете лекарство или тест или процедура.
- Если у вас назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим поставщиком услуг, если у вас вопросов.
Что такое опоясывающий лишай разноцветный? Симптомы, причины, лечение и профилактика
Избранные организации для Essential Tinea Versicolor Info
Клиника Майо
Клиника Майо предлагает обширную информацию по уходу за пациентами, относящуюся к различным вопросам здоровья, включая разноцветный лишай.Вы найдете обзор симптомов, причин, осложнений, методов лечения и советы по профилактике. Есть проблемы с кожей? Воспользуйтесь инструментом «Найти врача» на веб-сайте, чтобы найти дерматолога.
Американская академия дерматологии (AAD)
AAD — еще один отличный источник достоверной информации о разноцветном лишае. На его веб-сайте вы найдете не только исчерпывающий обзор этой кожной инфекции, но и советы по уходу за собой и раздаточный материал о том, как ухаживать за ребенком с разноцветным лишаем.Также есть инструмент для поиска ближайшего к вам сертифицированного дерматолога.
Американский остеопатический колледж дерматологии (AOCD)
Миссией AOCD является оказание поддержки и обучение в области дерматологии. На его веб-сайте представлены изображения разноцветного лишая, а также информация о симптомах и причинах. Есть даже видео, в котором объясняется, как лечить инфекцию дома.
KidsHealth
Ищете дополнительную информацию о разноцветном лишае? KidsHealth предоставляет ресурсы для родителей, детей, подростков и педагогов.Другие полезные инструменты на веб-сайте включают видео, ответы экспертов и информационные бюллетени.
MDLive
Нужна консультация по поводу состояния кожи? За 75 долларов (или меньше) вы можете поговорить с дерматологом MDLive онлайн и получить быстрый ответ в любое время и в любом месте. Отправьте врачу несколько фотографий вашей кожи, чтобы он диагностировал ваше состояние — и при необходимости он выпишет рецепт.
SkyMD
Это еще один доступный способ проконсультироваться с дерматологом онлайн.Сертифицированные дерматологи SkyMD доступны 24/7, чтобы диагностировать состояние вашей кожи и при необходимости выписать рецепт.
Опоясывающий лишай разноцветный | Мариетта Дерматология
Разноцветный лишай — распространенное заболевание кожи, вызванное чрезмерным ростом количества дрожжей на поверхности кожи. Обычно дрожжи живут в порах кожи и процветают в жирных областях, таких как шея, верхняя часть груди и спина. Чрезмерный рост приводит к грибковой инфекции, которая вызывает неравномерный цвет кожи, шелушение и иногда зуд.
КАК ВЫГЛЯДИТ VERSICOLOR TINEA
— Появляются маленькие чешуйчатые пятна от белого до розового или от коричневого до темного, обычно разбросанные по плечам, груди и спине, а иногда и на шее и лице.
— Пятна от желтовато-розового цвета или очень слабые на светлой коже, и светлые или темные пятна на темной коже.
— Грибок препятствует нормальному загару кожи, так как остальная часть кожи загорает, бледные пятна становятся более заметными, особенно на темной коже.
ПРИЧИНЫ РАЗНОЦВЕТНОГО ТИНЕЯ
Разноцветный лишай обычно вызывает мало симптомов.Легкий зуд может усиливаться, когда человеку становится жарко.
Не совсем понятно, почему у одних людей возникает разноцветный лишай, а у других — нет. Дрожжи, вызывающие разноцветный лишай, обычно присутствуют в небольших количествах на нормальной коже, и дрожжи могут зарасти у кого угодно.
— Темнокожие и светлокожие люди одинаково склонны к развитию разноцветного лишая.
-Люди с жирной кожей могут быть более восприимчивыми, чем люди с естественно сухой кожей.
— Чаще всего развивается у подростков и молодых людей.
-Дети и пожилые люди редко заболевают этим заболеванием, за исключением тропического климата.
— В регионах с высокими температурами и влажностью разноцветный лишай встречается у людей любого возраста, а у людей в тропических регионах эти пятна могут быть круглогодичными.
— Разноцветный лишай также чаще встречается в умеренном климате летом, когда температура и влажность высоки, и пятна обычно блекнут в более прохладные и сухие месяцы года.
ДИАГНОСТИКА
Хотя пятна светлого или темного цвета могут напоминать другие кожные заболевания, разноцветный лишай легко распознает дерматолог.В большинстве случаев визуальный осмотр кожи — это все, что требуется для постановки диагноза.
Для подтверждения диагноза можно осторожно соскрести чешуйку с кожи, чтобы ее можно было исследовать под микроскопом на наличие дрожжевых грибков. Также можно использовать специальный свет, называемый лампой Вуда. Лампу держат на расстоянии четырех или пяти дюймов от пораженной кожи. Если на коже присутствует разноцветный лишай, пораженная кожа приобретает желтовато-зеленый цвет.
ЛЕЧЕНИЕ TINEA VERSICOLOR
Каждого пациента лечит дерматолог в зависимости от тяжести и локализации заболевания, климата и желаний пациента.Процедуры могут включать:
— Популярные (шампуни, мыло, кремы или лосьоны) лекарства, которые могут содержать сульфид селена, кетоконазол или пиритион цинк
— Пероральные лекарства, включая кетоконазол, учитывая возможные побочные эффекты или взаимодействия с другими лекарствами, использование Ваш дерматолог должен контролировать отпускаемые по рецепту лекарства.
— Лечебные очищающие средства, используемые один или два раза в месяц, особенно в теплые и влажные месяцы года, могут быть рекомендованы, поскольку разноцветный лишай может повторяться
Важно помнить, что дрожжи легко убить, но для восстановления нормального цвета кожи могут потребоваться недели или месяцы.
Tinea Versicolor Treatment — Как избавиться от Tinea Versicolor
- Вы когда-нибудь видели светлые пятна на спине или груди? Это мог быть разноцветный лишай, относительно распространенная грибковая инфекция
- Разноцветный лишай чаще всего проявляется летом, когда пот и влага вызывают дрожжи на вашей коже
- Хотя вы можете не быть довольны тем, как он выглядит, обычно он безболезнен и безвредный
- Тем не менее, лишай разноцветный склонен к распространению, поэтому вот как остановить его появление
Ах, лето: время для солнца, купания и демонстрации кожи.Что может сосать, если ваша кожа не чистая.
В более теплые месяцы вы можете бороться с заболеванием кожи, называемым разноцветным лишаем, грибковой инфекцией, которая «может проявляться на коже в виде плоских или слегка приподнятых пятен, которые могут быть темнее или светлее, чем нормальная кожа, или от розового до красного в цвет », — говорит Стивен Дэвелуй, доктор медицины, доцент кафедры дерматологии Уэйна. «Они могут быть сухими и шелушащимися, могут вызывать зуд, но обычно не чешутся».
Эти пятна также известны как разноцветный лишай. Эти пятна не загорают на солнце, поэтому вы можете даже не заметить их, пока не загоритесь и не начнут выступать светлые пятна.Пятна начинаются с небольших размеров, обычно на верхней части груди, верхней части спины, плечах и шее. Затем они медленно растут и превращаются в более крупные пятна.
Так в чем же дело с этими пятнами и как от них избавиться?
Пример легкой формы разноцветного лишая или грибковой инфекции на коже.Getty Images
Причины возникновения
В отличие от прыщей, разноцветный лишай вызывается грибковой инфекцией. По сути, это разрастание дрожжей на коже.
«Разноцветный лишай особенно распространен в летние месяцы. Этот дрожжевой грибок называется Malassezia, и он обычно живет на нашей коже без каких-либо проблем. Однако в определенное время он может разрастаться, особенно в жаркую и влажную погоду», говорит Раджани Катта, доктор медицины, автор книги Glow: Руководство дерматолога по диете для молодой кожи из цельных продуктов.
Как лечить
Разноцветный лишай часто можно вылечить с помощью средств, отпускаемых без рецепта.
«Варианты включают шампуни, содержащие сульфид селена (Selsun Blue — это торговая марка), а также противогрибковые кремы или мази, содержащие миконазол, клотримазол или тербинафин.Перед смыванием шампунь следует оставить на коже не менее пяти минут. Мужчинам, использующим кремы или мази, следует наносить их тонким слоем один или два раза в день в течение как минимум 2 недель », — говорит доктор Давелуй.
Сельсун Синий
Selsun Blue, 21,07 долл. США (упаковка из 2 шт.)
Купите здесь
Если ваши пятна не улучшаются после лечения через одну-две недели, рекомендуется обратиться к врачу или дерматологу для получения рецепта, говорит Эван Ридер. , Доктор медицины, дерматолог из Нью-Йоркского университета в Лангоне.Варианты рецепта аналогичны вариантам, отпускаемым без рецепта, включая противогрибковые шампуни, кремы и мази.
«В более серьезных случаях ваш врач может даже прописать противогрибковые таблетки, чтобы убить дрожжи», — говорит доктор Дэйвелуй.
Но даже если вы возьмете дрожжи под контроль, пятна могут остаться. Вот почему раннее вмешательство имеет решающее значение, если пятна на спине вас действительно беспокоят.
«Разноцветный лишай действительно может повлиять на пигмент кожи, оставляя после себя светлые или темные пятна.

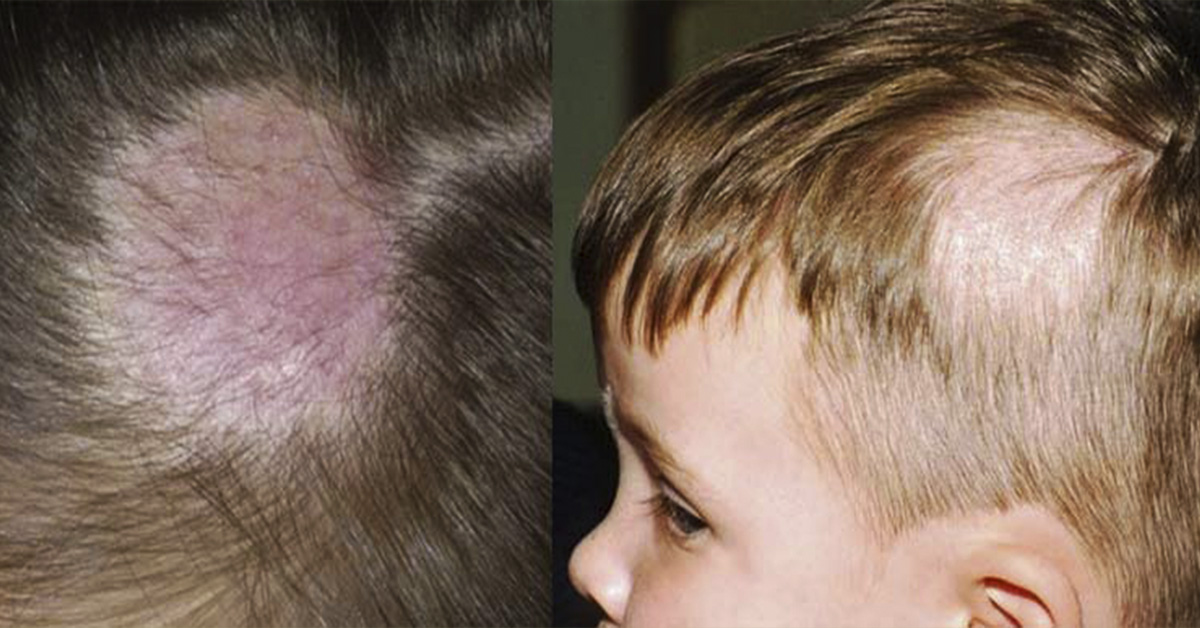
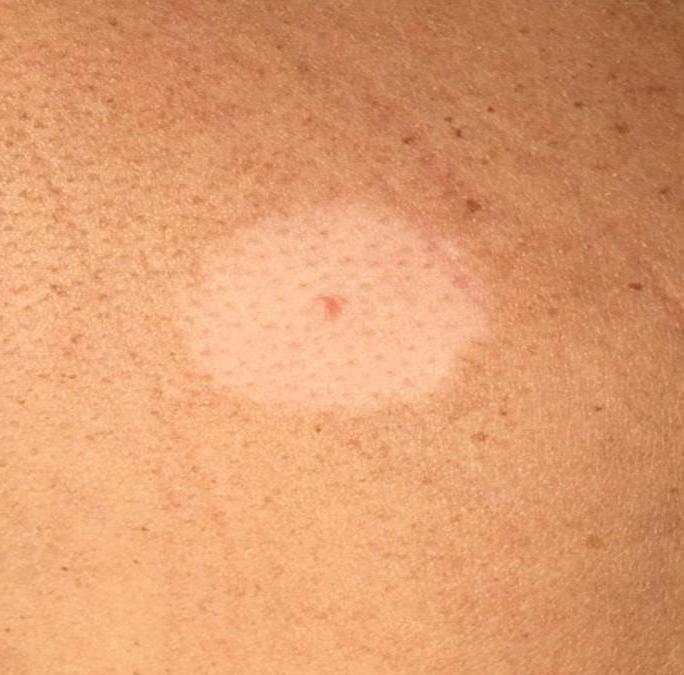


 Врач оценивает эхопризнаки заболевания, в том числе и с точки зрения возможного развития рака.
Врач оценивает эхопризнаки заболевания, в том числе и с точки зрения возможного развития рака.


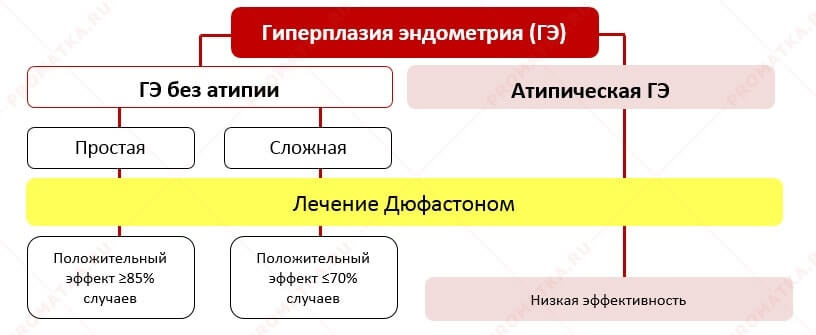 Он возьмет соскоб слизистой (гистология), назначит УЗИ.
Он возьмет соскоб слизистой (гистология), назначит УЗИ.

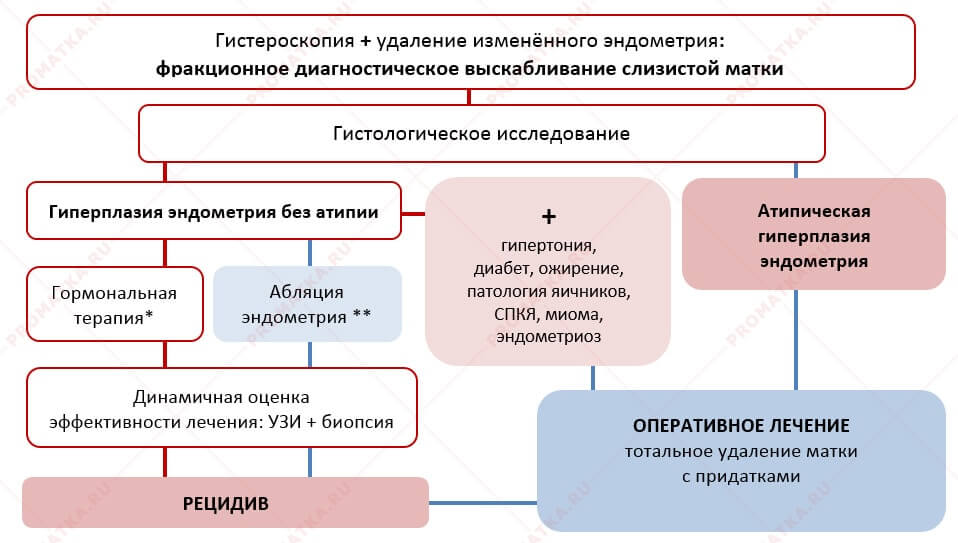
 Характеризуется очаговыми разрастаниями фиброзными, железистыми или фиброзно-железистыми полипами.
Характеризуется очаговыми разрастаниями фиброзными, железистыми или фиброзно-железистыми полипами.







 Однако все рекомендации народной медицины все же надо предварительно обсудить с врачом-специалистом.
Однако все рекомендации народной медицины все же надо предварительно обсудить с врачом-специалистом.
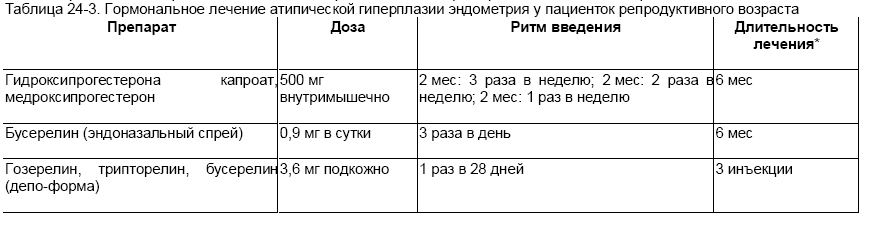 Восстановление гормонального фона женщины — длительный процесс. Поэтому врач постоянно должен контролировать стадию развития болезни и степень эффективности приема препарата. Нередко «сильные» гормональные препараты чередуют со «слабыми» или наоборот.
Восстановление гормонального фона женщины — длительный процесс. Поэтому врач постоянно должен контролировать стадию развития болезни и степень эффективности приема препарата. Нередко «сильные» гормональные препараты чередуют со «слабыми» или наоборот.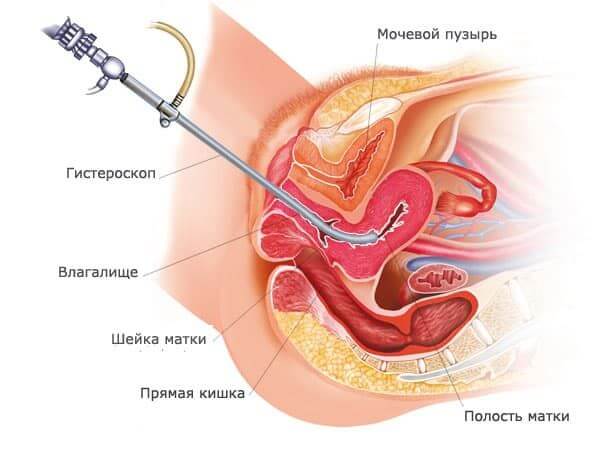
 Делать УЗИ нужно или в середине цикла или сразу по окончании месячных.
Делать УЗИ нужно или в середине цикла или сразу по окончании месячных.


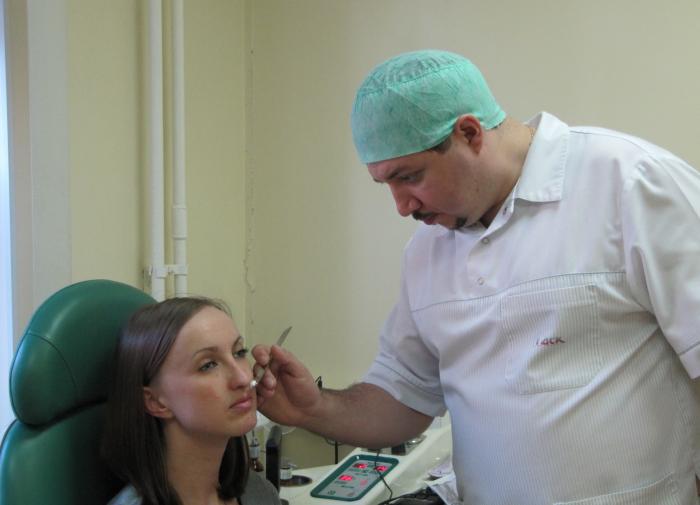 Дело в том, что оптимальное лечение фурункула проводится только хирургическим путем. Провести такую операцию можно в нашей клинике «МедПросвет».
Дело в том, что оптимальное лечение фурункула проводится только хирургическим путем. Провести такую операцию можно в нашей клинике «МедПросвет».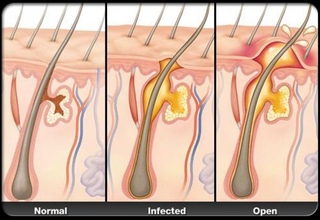
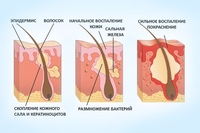 п.
п.
 Во многих случаях образование горячее на ощупь, нередко поднимается и общая температура тела. В центре очага воспаления можно увидеть черную точку — это отмершее основание волоса или так называемый гнойно-некротический стержень.
Во многих случаях образование горячее на ощупь, нередко поднимается и общая температура тела. В центре очага воспаления можно увидеть черную точку — это отмершее основание волоса или так называемый гнойно-некротический стержень.
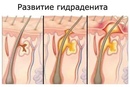 Течение болезни может быть осложнено тромбофлебитом и сепсисом.
Течение болезни может быть осложнено тромбофлебитом и сепсисом.
 Дренаж необходим для предупреждения быстрого зарастания кожных покровов, важно, чтобы рана продолжала очищаться и был обеспечен отток экссудата;
Дренаж необходим для предупреждения быстрого зарастания кожных покровов, важно, чтобы рана продолжала очищаться и был обеспечен отток экссудата;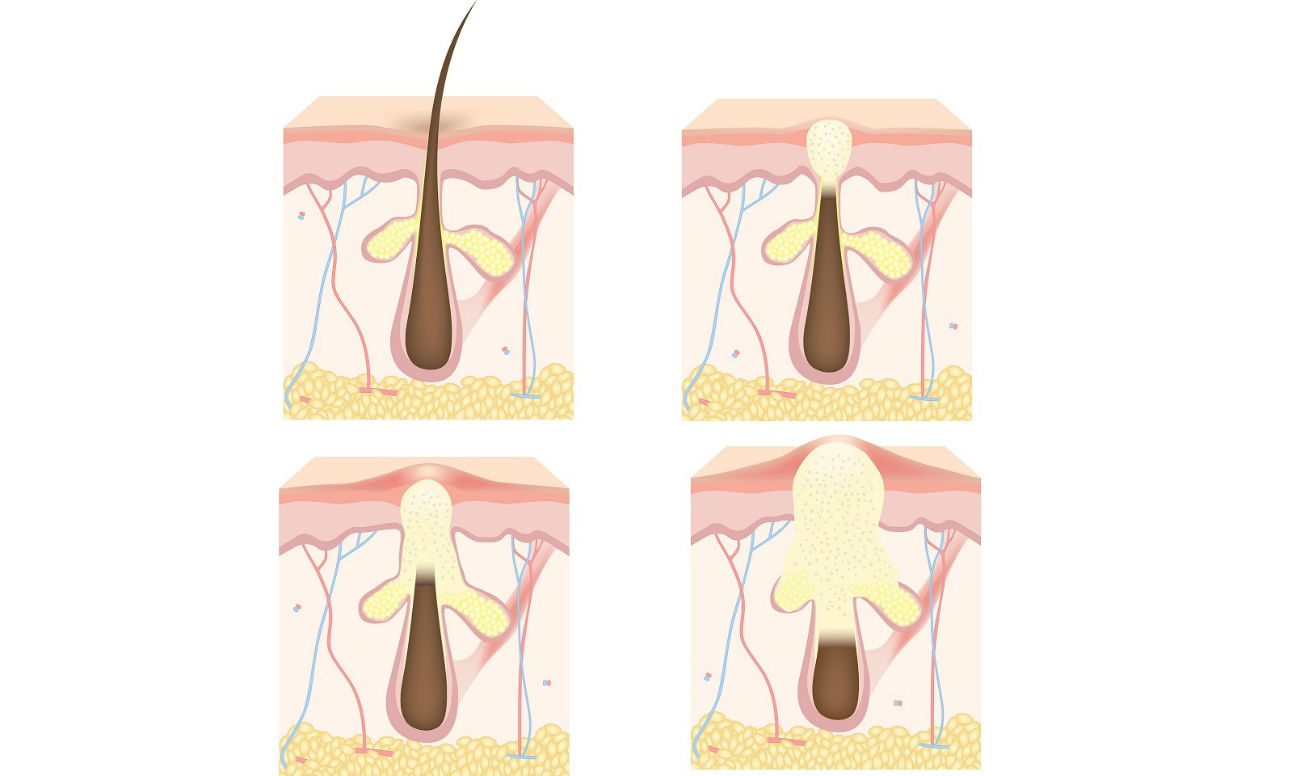 м.н.
м.н. При затруднительном отхождении некротического стержня показаны протеолитические ферменты: трипсин, химотрипсин. Лечение в стадии заживления фурункула проводят антибактериальными и заживляющими средствами.
При затруднительном отхождении некротического стержня показаны протеолитические ферменты: трипсин, химотрипсин. Лечение в стадии заживления фурункула проводят антибактериальными и заживляющими средствами.

 При их развитии показана госпитализация пациента в хирургический стационар.
При их развитии показана госпитализация пациента в хирургический стационар. Часто они выглядят как большие прыщики, но на самом деле это результат инфицированного волосяного фолликула. Фурункулы наполняются гноем и могут варьироваться от неприятных до очень болезненных.
Часто они выглядят как большие прыщики, но на самом деле это результат инфицированного волосяного фолликула. Фурункулы наполняются гноем и могут варьироваться от неприятных до очень болезненных. На то, чтобы фурункул начал открываться и стекать гной, может пройти до недели. Продолжайте прикладывать тепло с помощью грелки или компресса в течение трех дней после открытия фурункула.
На то, чтобы фурункул начал открываться и стекать гной, может пройти до недели. Продолжайте прикладывать тепло с помощью грелки или компресса в течение трех дней после открытия фурункула.
 Поэтому важно практиковать соответствующие меры по уходу за собой, например, поддерживать чистоту и укрытие этой области, пока карбункул не истощится и не заживет.
Поэтому важно практиковать соответствующие меры по уходу за собой, например, поддерживать чистоту и укрытие этой области, пока карбункул не истощится и не заживет.
 Также обратитесь к врачу по поводу карбункула, который развивается на вашем лице, возле глаз или носа или на позвоночнике. Также обратитесь к врачу по поводу карбункула, который становится очень большим или болезненным.
Также обратитесь к врачу по поводу карбункула, который развивается на вашем лице, возле глаз или носа или на позвоночнике. Также обратитесь к врачу по поводу карбункула, который становится очень большим или болезненным. Люди думали, что это из-за раздражения от езды на ухабистых джипах.Какое-то время это состояние называли «болезнью джипа».
Люди думали, что это из-за раздражения от езды на ухабистых джипах.Какое-то время это состояние называли «болезнью джипа». Это значит, что контактно-бытовым путем гепатит В не передается, а также при разговоре, при чихании и.т. д. Поэтому для окружающих заболевший гепатитом В не опасен. Больной не должен находиться в социальной изоляции.
Это значит, что контактно-бытовым путем гепатит В не передается, а также при разговоре, при чихании и.т. д. Поэтому для окружающих заболевший гепатитом В не опасен. Больной не должен находиться в социальной изоляции.

 У некоторых больных возникает эйфория, которая может быть предвестником энцефалопатии, но создает обманчивое впечатление улучшения состояния. У трети больных отмечается зуд кожи, интенсивность которого не коррелирует со степенью желтухи. Часто определяются гипотензия, брадикардия, приглушенность тонов сердца и систолический шум, обусловленные ваготоническим эффектом желчных кислот. Больных беспокоит чувство тяжести в эпигастральной области и правом подреберье, особенно после еды, вследствие растяжения капсулы печени. Могут наблюдаться резкие боли, связанные с перигепатитом, холангиогепатитом или начинающейся гепатодистрофией.
У некоторых больных возникает эйфория, которая может быть предвестником энцефалопатии, но создает обманчивое впечатление улучшения состояния. У трети больных отмечается зуд кожи, интенсивность которого не коррелирует со степенью желтухи. Часто определяются гипотензия, брадикардия, приглушенность тонов сердца и систолический шум, обусловленные ваготоническим эффектом желчных кислот. Больных беспокоит чувство тяжести в эпигастральной области и правом подреберье, особенно после еды, вследствие растяжения капсулы печени. Могут наблюдаться резкие боли, связанные с перигепатитом, холангиогепатитом или начинающейся гепатодистрофией. Плотная консистенция печени, особенно правой доли, заостренный край, сохраняющиеся после исчезновения желтухи, могут свидетельствовать о переходе болезни в хроническую форму.
Плотная консистенция печени, особенно правой доли, заостренный край, сохраняющиеся после исчезновения желтухи, могут свидетельствовать о переходе болезни в хроническую форму.


 д.
д. Иногда при длительном заболевании могут быть боли в суставах, усталость, снижение работоспособности, бессонница. Часто пациенты жалуются на тяжесть в правом подреберье.
Иногда при длительном заболевании могут быть боли в суставах, усталость, снижение работоспособности, бессонница. Часто пациенты жалуются на тяжесть в правом подреберье.
 Вирусологические маркеры гепатита В позволяют выяснить активность и агрессивность вируса, наличие у него мутаций устойчивости к препаратам, посчитать количество вируса в крови, определить его генотип.
Вирусологические маркеры гепатита В позволяют выяснить активность и агрессивность вируса, наличие у него мутаций устойчивости к препаратам, посчитать количество вируса в крови, определить его генотип.




 лечения. Частота резистентности к телбивудину относительно невелика у пациентов с низким исходным уровнем виремии (< 2 x 108 МЕ/мл у HBeAg-позитивных и < 2 x 106 МЕ/мл у HBeAg-негативных пациентов), ДНК HBV у которых не определяется через 6 мес. терапии.
лечения. Частота резистентности к телбивудину относительно невелика у пациентов с низким исходным уровнем виремии (< 2 x 108 МЕ/мл у HBeAg-позитивных и < 2 x 106 МЕ/мл у HBeAg-негативных пациентов), ДНК HBV у которых не определяется через 6 мес. терапии.
 Такая же стратегия рекомендуется у больных с циррозом печени, независимо от статуса по HBeAg или формирования HBe-сероконверсии во время лечения. В качестве монотерапии первой линии должны использоваться наиболее мощные препараты с оптимальным профилем резистентности, т. е. тенофовир и энтекавир.
Такая же стратегия рекомендуется у больных с циррозом печени, независимо от статуса по HBeAg или формирования HBe-сероконверсии во время лечения. В качестве монотерапии первой линии должны использоваться наиболее мощные препараты с оптимальным профилем резистентности, т. е. тенофовир и энтекавир.
 А ведь их никто не отменял, и заражаются ими десятки, сотни тысяч людей ежегодно.
А ведь их никто не отменял, и заражаются ими десятки, сотни тысяч людей ежегодно.
 Причем не приостанавливает его разрушительное действие (как, например, в случае терапии ВИЧ — она пожизненная), а действительно полностью уничтожает. Произошел прорыв и в лечении гепатита Д: новый препарат, как говорят специалисты, эффективен даже на стадии уже начавшегося цирроза печени. Изначально разработанная в Германии лекарственная молекула была доведена до статуса лекарства в России. И с мая 2020 года наш препарат стал доступен для лечения в стационарах.
Причем не приостанавливает его разрушительное действие (как, например, в случае терапии ВИЧ — она пожизненная), а действительно полностью уничтожает. Произошел прорыв и в лечении гепатита Д: новый препарат, как говорят специалисты, эффективен даже на стадии уже начавшегося цирроза печени. Изначально разработанная в Германии лекарственная молекула была доведена до статуса лекарства в России. И с мая 2020 года наш препарат стал доступен для лечения в стационарах. И конечно, быть уверенным в своем партнере.
И конечно, быть уверенным в своем партнере. Для пациента она бесплатна. Чтобы сделать прививку за счет ОМС, нужно обратиться к участковому врачу.
Для пациента она бесплатна. Чтобы сделать прививку за счет ОМС, нужно обратиться к участковому врачу. Но болезнь можно перевести в стадию ремиссии, когда наличие вируса в организме не только не будет негативно сказываться на состоянии печени, но позволит повернуть процесс вспять и снизить стадию фиброза.
Но болезнь можно перевести в стадию ремиссии, когда наличие вируса в организме не только не будет негативно сказываться на состоянии печени, но позволит повернуть процесс вспять и снизить стадию фиброза. 

 Однако предсказать заранее продолжительность лечения все равно невозможно.
Однако предсказать заранее продолжительность лечения все равно невозможно. А у любого человека есть с чем побороться. Поэтому лечение интерфероном, как правило, связано с большим количеством нежелательных явлений, в просторечии называемых «побочками», и далеко не всегда легко переносится пациентами. Некоторые даже вынуждены досрочно прерывать лечение, так и не дождавшись результата.
А у любого человека есть с чем побороться. Поэтому лечение интерфероном, как правило, связано с большим количеством нежелательных явлений, в просторечии называемых «побочками», и далеко не всегда легко переносится пациентами. Некоторые даже вынуждены досрочно прерывать лечение, так и не дождавшись результата. Заболевание переходит в хроническую форму приблизительно у 70% инфицированных. Но в отличие от хронического вирусного гепатита В при гепатите С можно не только остановить воспалительный процесс в печени, но и полностью удалить из организма его причину — вирус гепатита С.
Заболевание переходит в хроническую форму приблизительно у 70% инфицированных. Но в отличие от хронического вирусного гепатита В при гепатите С можно не только остановить воспалительный процесс в печени, но и полностью удалить из организма его причину — вирус гепатита С. Спектр и степень тяжести нежелательных явлений весьма широкие и существенно отличаются у разных пациентов. Бывает, что лечение проходит практически незаметно, а иногда его приходится прерывать досрочно. Поэтому лечение должно проходить под контролем квалифицированного врача.
Спектр и степень тяжести нежелательных явлений весьма широкие и существенно отличаются у разных пациентов. Бывает, что лечение проходит практически незаметно, а иногда его приходится прерывать досрочно. Поэтому лечение должно проходить под контролем квалифицированного врача. Еще один — с белком, который вирус использует для проникновения в клетку. Одновременное использование препаратов всех трех классов — так называемая 3D-терапия — позволяет очень эффективно бороться с заболеванием, так как блокирует размножение вируса в инфицированных клетках и препятствует заражению здоровых. Но можно использовать и два.
Еще один — с белком, который вирус использует для проникновения в клетку. Одновременное использование препаратов всех трех классов — так называемая 3D-терапия — позволяет очень эффективно бороться с заболеванием, так как блокирует размножение вируса в инфицированных клетках и препятствует заражению здоровых. Но можно использовать и два. Благо она показывает достаточно хорошую эффективность — до 80%.
Благо она показывает достаточно хорошую эффективность — до 80%. , вирус гепатита С может не оказывать негативного влияния на печень на протяжении длительного времени.
, вирус гепатита С может не оказывать негативного влияния на печень на протяжении длительного времени. 

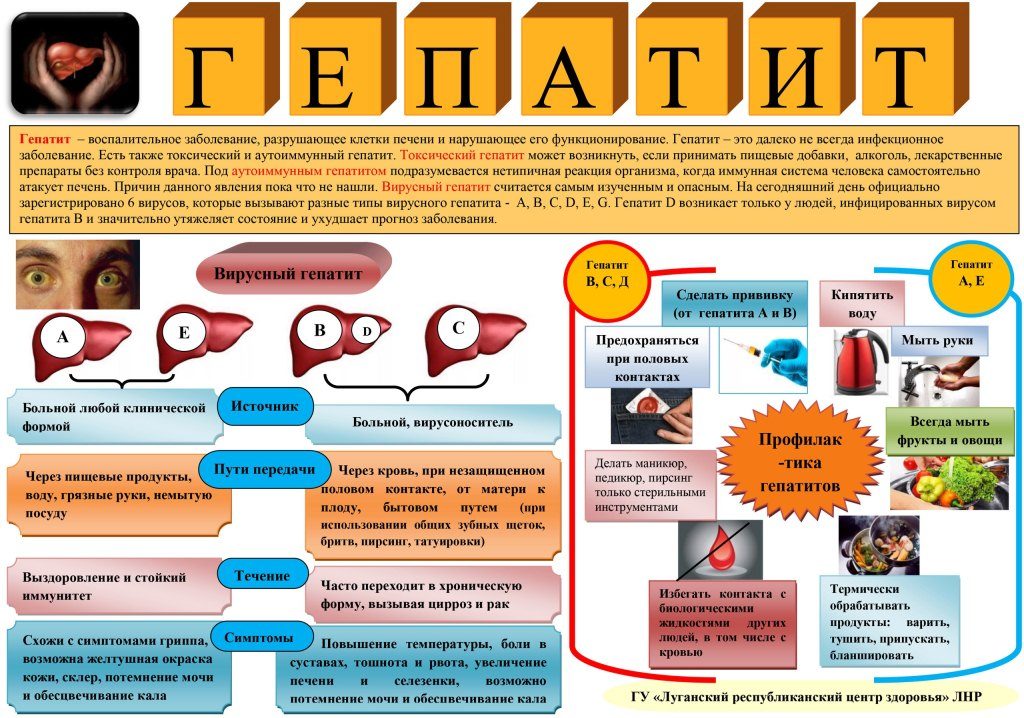
 Это лекарства прямого действия на вирус.
Это лекарства прямого действия на вирус.
 Если же
в течение этого времени не происходит излечения, гепатит переходит в хроническое
течение.1,6 Чаще всего, хронические вирусные гепатиты вызываются вирусами В и С1. При
гепатите наблюдается повреждение печеночных клеток1, на фоне чего возможно избыточное
разрастание соединительной ткани в печени, которое впоследствии может привести к развитию
цирроза.4, 6
Если же
в течение этого времени не происходит излечения, гепатит переходит в хроническое
течение.1,6 Чаще всего, хронические вирусные гепатиты вызываются вирусами В и С1. При
гепатите наблюдается повреждение печеночных клеток1, на фоне чего возможно избыточное
разрастание соединительной ткани в печени, которое впоследствии может привести к развитию
цирроза.4, 6 2,4,11
2,4,11 Исходы заболевания зависят
от взаимодействия вируса, состояния человеческого организма и факторов окружающей
среды.5
Исходы заболевания зависят
от взаимодействия вируса, состояния человеческого организма и факторов окружающей
среды.5 Ребенок может заразиться вирусом
от матери во время беременности или в родах. Согласно последним данным считается, что
кормление грудью не повышает риски заражения (в отсутствии повреждений сосков с выделением
крови или других патологических изменений молочной железы).1
Ребенок может заразиться вирусом
от матери во время беременности или в родах. Согласно последним данным считается, что
кормление грудью не повышает риски заражения (в отсутствии повреждений сосков с выделением
крови или других патологических изменений молочной железы).1 На протяжении этого периода времени вирус сохраняет способность вызывать
инфекцию при попадании в организм лиц, не защищенных вакциной.
На протяжении этого периода времени вирус сохраняет способность вызывать
инфекцию при попадании в организм лиц, не защищенных вакциной. Вирус гепатита E передается с инфицированными пищевыми продуктами и водой,
но вызывает хроническую инфекцию, главным образом, у людей с серьезно ослабленным иммунитетом
(например, в связи с приемом средств, подавляющих иммунитет) или у беременных в третьем
триместре.1,6,11
Вирус гепатита E передается с инфицированными пищевыми продуктами и водой,
но вызывает хроническую инфекцию, главным образом, у людей с серьезно ослабленным иммунитетом
(например, в связи с приемом средств, подавляющих иммунитет) или у беременных в третьем
триместре.1,6,11 И отнестись к этой новости следует без паники, но со всей серьезностью. При
условии адекватной терапии и последовательном выполнении рекомендаций специалиста можно добиться
стойкой ремиссии.2
И отнестись к этой новости следует без паники, но со всей серьезностью. При
условии адекватной терапии и последовательном выполнении рекомендаций специалиста можно добиться
стойкой ремиссии.2 4
4 2, 11
2, 11
 Основными симптомами гепатита являются:
Основными симптомами гепатита являются: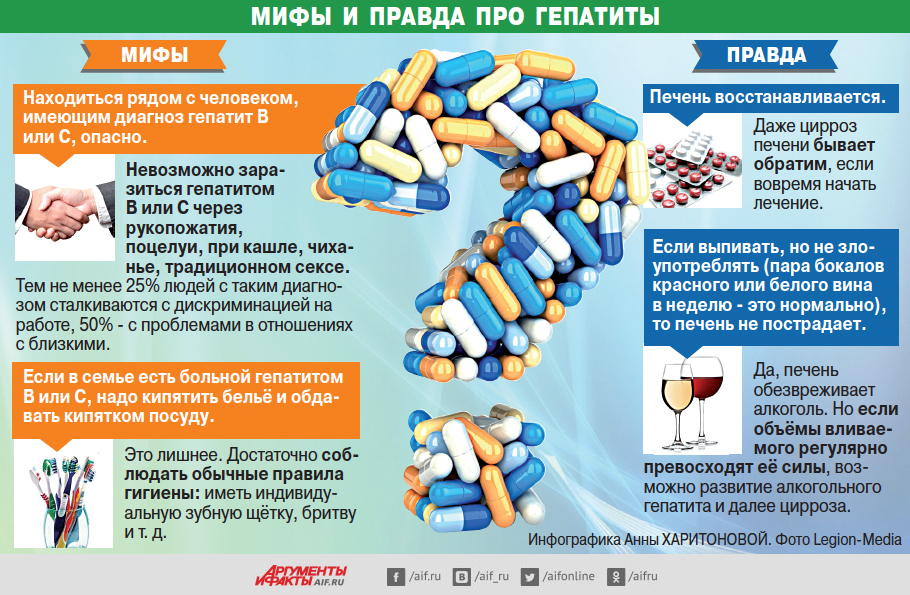

 Механизм развития аутоиммунного гепатита до конца не изучен.
Механизм развития аутоиммунного гепатита до конца не изучен. Нарушение синтеза белка (альбуминов) приводит к уменьшению осмотического давления крови и выходу жидкости в ткани, что вызывает отеки. Уменьшение количества факторов свертывания приводит к повышенной кровоточивости. Нарушается очищение крови от токсичных веществ, что проявляется слабостью, недомоганием, лихорадкой. Желтушность кожи и слизистых обусловлена увеличением уровня билирубина. Он образуется при разрушении эритроцитов, связывается в печени с глюкуроновой кислотой (образуется прямой, связанный билирубин) и выводится с желчью. При гепатите этот процесс нарушается и прямой билирубин попадает в кровь.
Нарушение синтеза белка (альбуминов) приводит к уменьшению осмотического давления крови и выходу жидкости в ткани, что вызывает отеки. Уменьшение количества факторов свертывания приводит к повышенной кровоточивости. Нарушается очищение крови от токсичных веществ, что проявляется слабостью, недомоганием, лихорадкой. Желтушность кожи и слизистых обусловлена увеличением уровня билирубина. Он образуется при разрушении эритроцитов, связывается в печени с глюкуроновой кислотой (образуется прямой, связанный билирубин) и выводится с желчью. При гепатите этот процесс нарушается и прямой билирубин попадает в кровь.
 При повреждении печеночной ткани фибриноген бывает снижен.
При повреждении печеночной ткани фибриноген бывает снижен. При гепатитах может быть понижен, что указывает на нарушение синтетической функции печени.
При гепатитах может быть понижен, что указывает на нарушение синтетической функции печени. Помогает определить размеры, структуру печени, исключить другие ее заболевания.
Помогает определить размеры, структуру печени, исключить другие ее заболевания. Длительное течение подразумевает регулярные обследования, четкое следование рекомендациям врача, изменение образа жизни пациента – это необходимо для профилактики цирроза печени, печеночной недостаточности, рака печени.
Длительное течение подразумевает регулярные обследования, четкое следование рекомендациям врача, изменение образа жизни пациента – это необходимо для профилактики цирроза печени, печеночной недостаточности, рака печени.
 Вы можете не производить достаточно лейкоцитов, которые борются с инфекциями, или тромбоцитов, которые помогают свертыванию крови.
Вы можете не производить достаточно лейкоцитов, которые борются с инфекциями, или тромбоцитов, которые помогают свертыванию крови. Оно отличается от артрита, вызывающего боль и отек суставов. Но инфицированные люди также могут заболеть артритом, связанным с гепатитом С.
Оно отличается от артрита, вызывающего боль и отек суставов. Но инфицированные люди также могут заболеть артритом, связанным с гепатитом С. Другое состояние, называемое парестезией, — это ощущение покалывания или онемения кожи.
Другое состояние, называемое парестезией, — это ощущение покалывания или онемения кожи. Новые лекарства могут вывести вирус из вашего организма за несколько месяцев с меньшим количеством побочных эффектов, чем старые лекарства. Если через 3 месяца после лечения в вашей крови нет вируса, считается, что вы излечились.
Новые лекарства могут вывести вирус из вашего организма за несколько месяцев с меньшим количеством побочных эффектов, чем старые лекарства. Если через 3 месяца после лечения в вашей крови нет вируса, считается, что вы излечились. Во всем мире около 400 000 человек ежегодно умирают от цирроза и рака печени.
Во всем мире около 400 000 человек ежегодно умирают от цирроза и рака печени. Это острый (краткосрочный) тип гепатита, обычно не требующий лечения.
Это острый (краткосрочный) тип гепатита, обычно не требующий лечения. ВГА заразен, и человек, больной гепатитом А, может легко передать болезнь другим людям, живущим в том же доме.
ВГА заразен, и человек, больной гепатитом А, может легко передать болезнь другим людям, живущим в том же доме. Розовые пятна появляются под волосами, их поверхность имеет чешуйчатую структуру, провоцируют ломкость и выпадение воло.
Розовые пятна появляются под волосами, их поверхность имеет чешуйчатую структуру, провоцируют ломкость и выпадение воло.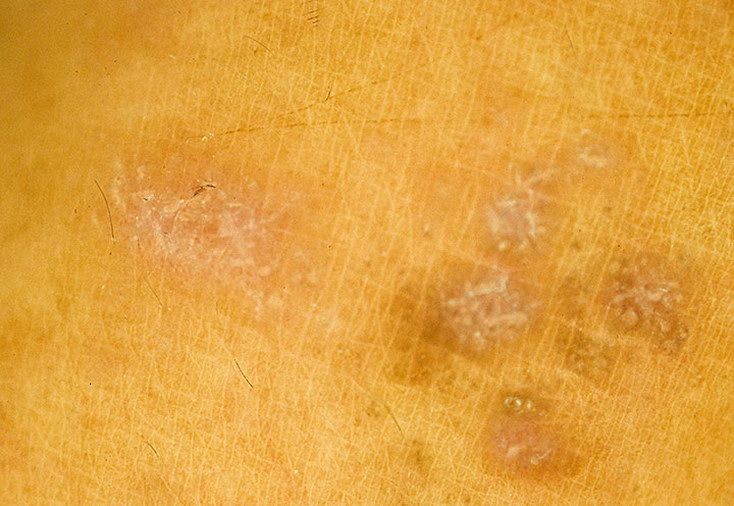
 Высыпания, которыми покрывается кожа при этой форме лишая, ни в коем случае нельзя обрабатывать мазями и кремами на основе кортикостероидных гормонов.
Высыпания, которыми покрывается кожа при этой форме лишая, ни в коем случае нельзя обрабатывать мазями и кремами на основе кортикостероидных гормонов.
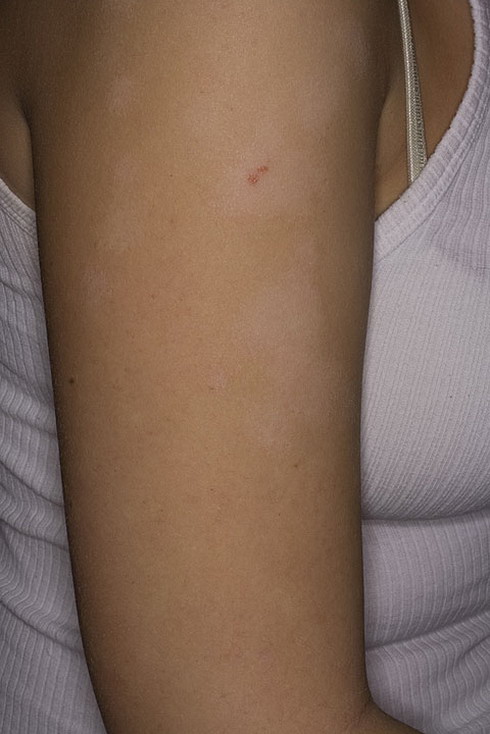 Это может произойти из-за слабого иммунитета, как правило, осенью или весной. Если вовремя начать лечение лишая, то заболевание пройдет быстро и без последствий. Запущенную форму лишая вылечить сложнее, иногда требуется стационарное лечение.
Это может произойти из-за слабого иммунитета, как правило, осенью или весной. Если вовремя начать лечение лишая, то заболевание пройдет быстро и без последствий. Запущенную форму лишая вылечить сложнее, иногда требуется стационарное лечение.
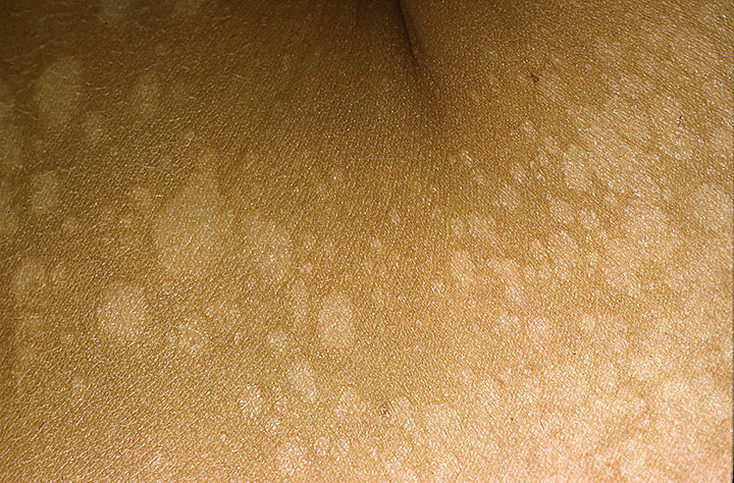 Симптомы этого вида лишая очень похожи на красный плоский лишай.
Симптомы этого вида лишая очень похожи на красный плоский лишай.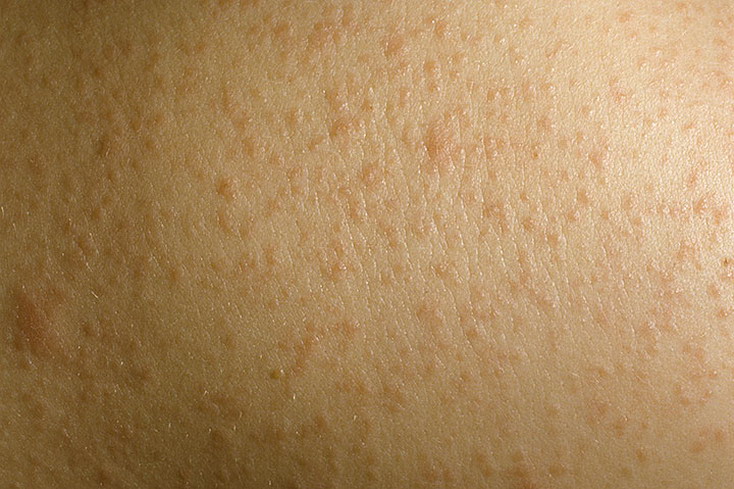 Обычно для лечения розового лишая аллергического характера применяют антигистаминные мази. В случае сильного зуда могут назначить:
Обычно для лечения розового лишая аллергического характера применяют антигистаминные мази. В случае сильного зуда могут назначить:


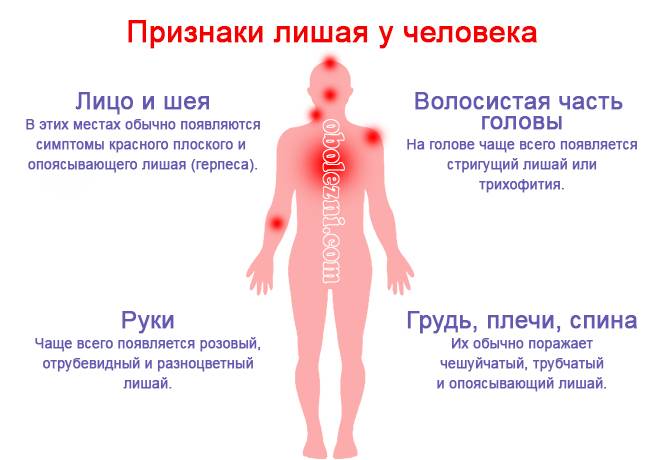 Розовый лишай у детей – это заболевание, которое имеет инфекционный и аллергический характер. Оно проявляется в виде пятен на кожных покровах. Болезнь может возникнуть после переохлаждения или перенесенных инфекций. Чаще всего розовый лишай у грудничка появляется в результате снижения иммунитета.
Розовый лишай у детей – это заболевание, которое имеет инфекционный и аллергический характер. Оно проявляется в виде пятен на кожных покровах. Болезнь может возникнуть после переохлаждения или перенесенных инфекций. Чаще всего розовый лишай у грудничка появляется в результате снижения иммунитета. Аллергическую реакцию вызывают компоненты, которые содержатся в смесях.
Аллергическую реакцию вызывают компоненты, которые содержатся в смесях.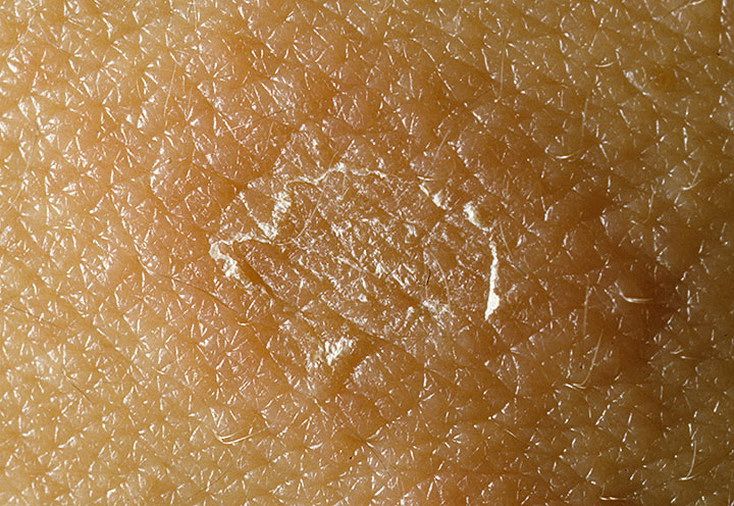 Через несколько дней пятно покрывается чешуйками и шелушится. Часто сыпь распространяется по всему телу, зудит и сказывается на настроении. Высыпания не располагаются в местах, где есть растительность. Но их можно встретить на нежных участках тела: в паховой области, на предплечьях и животе.
Через несколько дней пятно покрывается чешуйками и шелушится. Часто сыпь распространяется по всему телу, зудит и сказывается на настроении. Высыпания не располагаются в местах, где есть растительность. Но их можно встретить на нежных участках тела: в паховой области, на предплечьях и животе.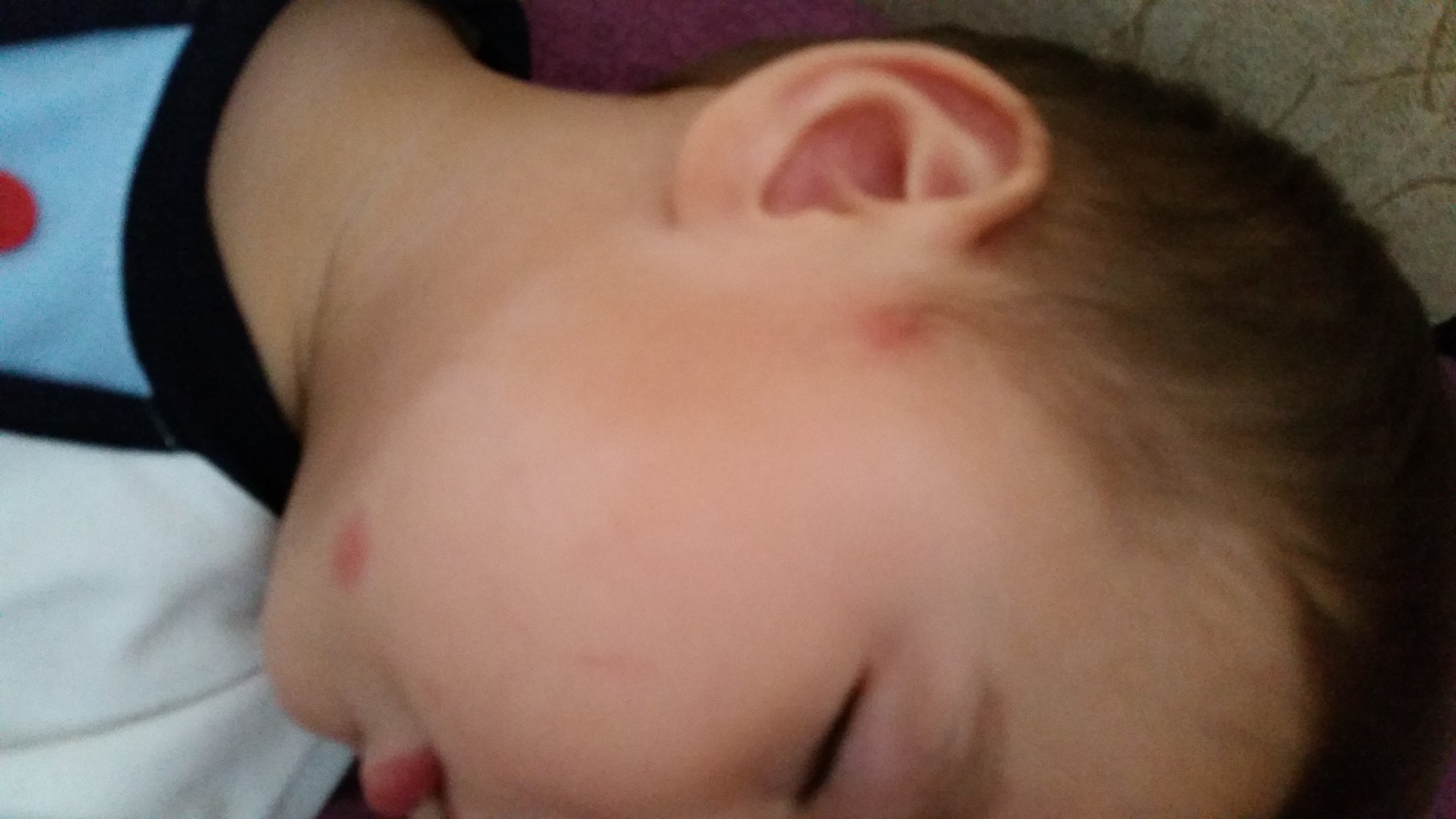 В медицинском сообществе нет единого мнения о том, почему заболевание проявляется у детей от двух до двенадцати лет. Но ученые выявили факторы, которые провоцируют его развитие. Среди них:
В медицинском сообществе нет единого мнения о том, почему заболевание проявляется у детей от двух до двенадцати лет. Но ученые выявили факторы, которые провоцируют его развитие. Среди них: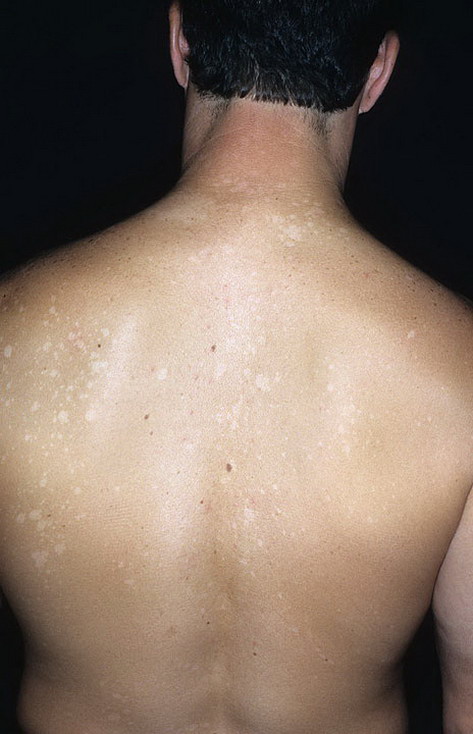
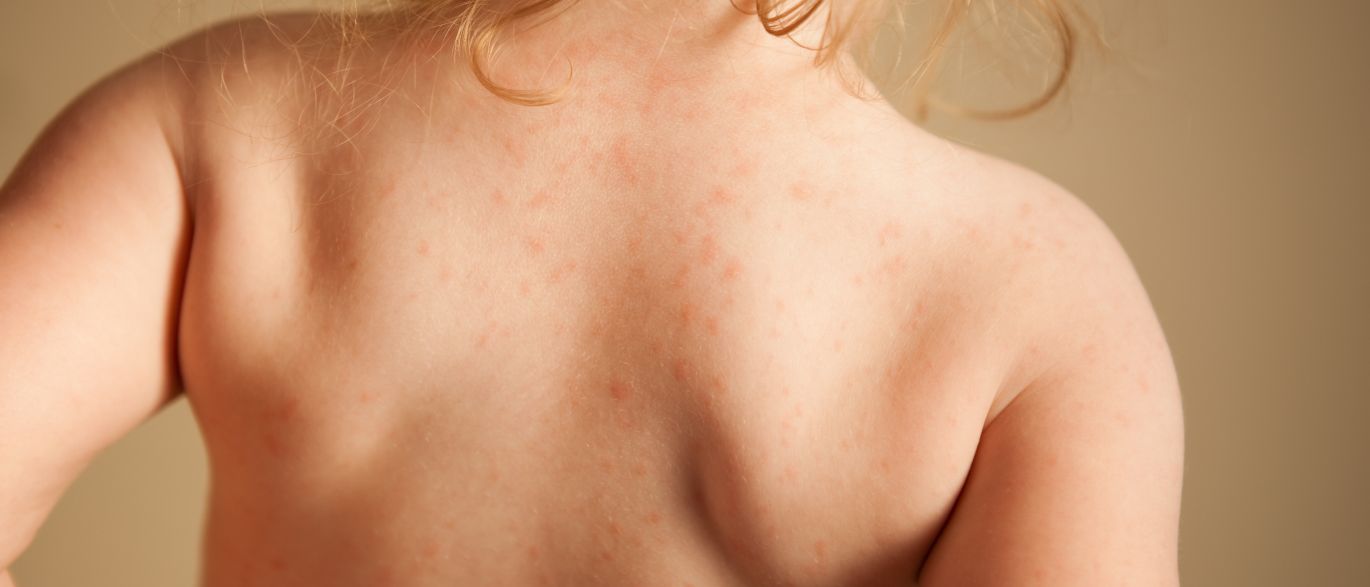 Но множество людей прибегает к народной медицине. Наиболее простыми и действенными средствами являются:
Но множество людей прибегает к народной медицине. Наиболее простыми и действенными средствами являются: Начните прием витаминных комплексов. Проследите, чтобы ребенок не переохлаждался и не испытывал стрессов. Будьте здоровы!
Начните прием витаминных комплексов. Проследите, чтобы ребенок не переохлаждался и не испытывал стрессов. Будьте здоровы! В домашних условиях заражение возможно через постельное белье, полотенце, одежду, головные уборы, уборочный инвентарь, подстилки для животных. В подъездах домов и дворах – через околодверные коврики, пыль лестничных клеток, чердаков и подвалов, песок детских песочниц, воду мелких водоемов. Источником инфицирования может стать детская коляска, оставленная на ночь в подъезде дома и облюбованная кошками. В парикмахерских – машинки для стрижки волос, ножницы, расчески, бигуди. В детских учреждениях – игрушки, полотенца, головные уборы, белье, книги. Микроспория поражает в основном детей до 15 лет, что связано с особенностями строения кожного сала и кератина в волосах. У взрослых заболевание встречается реже.
В домашних условиях заражение возможно через постельное белье, полотенце, одежду, головные уборы, уборочный инвентарь, подстилки для животных. В подъездах домов и дворах – через околодверные коврики, пыль лестничных клеток, чердаков и подвалов, песок детских песочниц, воду мелких водоемов. Источником инфицирования может стать детская коляска, оставленная на ночь в подъезде дома и облюбованная кошками. В парикмахерских – машинки для стрижки волос, ножницы, расчески, бигуди. В детских учреждениях – игрушки, полотенца, головные уборы, белье, книги. Микроспория поражает в основном детей до 15 лет, что связано с особенностями строения кожного сала и кератина в волосах. У взрослых заболевание встречается реже. 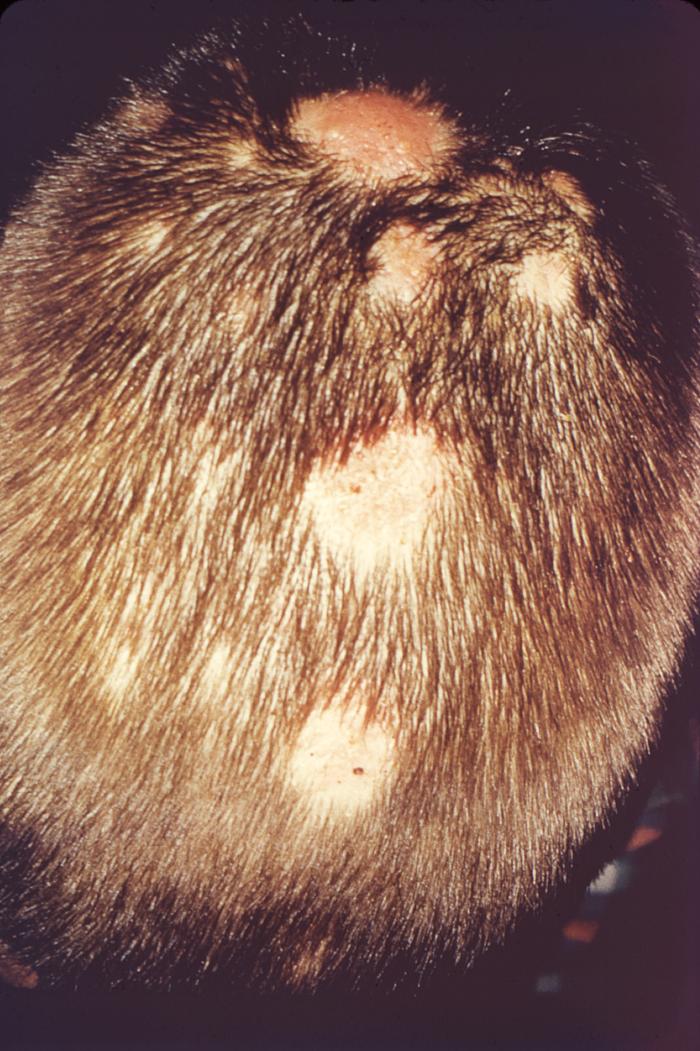 Другой подъем заболеваемости наблюдается в сентябре – ноябре, когда дети возвращаются в город и тщательно осматриваются не только родителями, но и медицинскими работниками при поступлении их в школы, детские сады.
Другой подъем заболеваемости наблюдается в сентябре – ноябре, когда дети возвращаются в город и тщательно осматриваются не только родителями, но и медицинскими работниками при поступлении их в школы, детские сады. Неслучайно в народе микроспорию называют стригущим лишаем. Под лампой Вуда пораженные волосы светятся зеленым светом, напоминая только что скошенный луг. Общее состояние больного как правило не меняется.
Неслучайно в народе микроспорию называют стригущим лишаем. Под лампой Вуда пораженные волосы светятся зеленым светом, напоминая только что скошенный луг. Общее состояние больного как правило не меняется.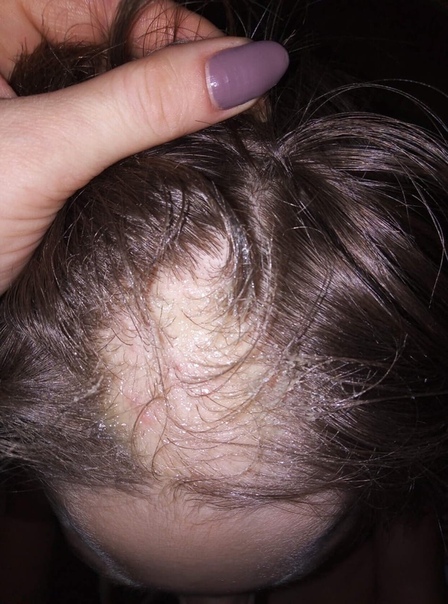
 Немного снизят вероятность инфицирования и антисептические гели для рук, которые очень удобно использовать на улице и в дороге.
Немного снизят вероятность инфицирования и антисептические гели для рук, которые очень удобно использовать на улице и в дороге. Кроме того, даже если микроспория возникла на коже головы, доктора не требуют, чтобы родители сбривали все волосы у детей, как это было принято раньше. Сегодня врачи иногда просят оголить только те места, где есть пятнышки. Ведь в гладкую кожу мази проникают легче. Они, кстати, обычно назначаются деткам, у которых обнаруживается маленький, только что появившийся очаг. Если же пятен несколько и они активно распространяются, придётся воспользоваться таблетками. По решению врача больной может быть направлен на лечение в специализированный стационар.
Кроме того, даже если микроспория возникла на коже головы, доктора не требуют, чтобы родители сбривали все волосы у детей, как это было принято раньше. Сегодня врачи иногда просят оголить только те места, где есть пятнышки. Ведь в гладкую кожу мази проникают легче. Они, кстати, обычно назначаются деткам, у которых обнаруживается маленький, только что появившийся очаг. Если же пятен несколько и они активно распространяются, придётся воспользоваться таблетками. По решению врача больной может быть направлен на лечение в специализированный стационар. У иммунноскомпрометированных лиц дерматомикозы возникают чаще и отличаются прогрессирующим или рецидивирующим течением, труднее поддаются лечению.
У иммунноскомпрометированных лиц дерматомикозы возникают чаще и отличаются прогрессирующим или рецидивирующим течением, труднее поддаются лечению.

 Наиболее часто эти очаги располагаются на коже лица, шеи, предплечий и плеч. Может беспокоить умеренный зуд.
Наиболее часто эти очаги располагаются на коже лица, шеи, предплечий и плеч. Может беспокоить умеренный зуд. Диагностикой занимается дерматолог. Только он может точно установить лишай это или нет (не всякое похожее пятнышко таковым является и наоборот) и назначить правильное лечение.
Диагностикой занимается дерматолог. Только он может точно установить лишай это или нет (не всякое похожее пятнышко таковым является и наоборот) и назначить правильное лечение.
 Все дело в том, что «подхватить» грибок легко, а основной путь заражения — контакт с больным человеком или животным. Причем он может быть и косвенным, например, через общее полотенце или чужие тапочки. Кроме того, споры грибка отлично переносят путешествие в воде или почве, поэтому очень важно мыть ребенку руки после песочницы и принимать душ после бассейна и сауны.
Все дело в том, что «подхватить» грибок легко, а основной путь заражения — контакт с больным человеком или животным. Причем он может быть и косвенным, например, через общее полотенце или чужие тапочки. Кроме того, споры грибка отлично переносят путешествие в воде или почве, поэтому очень важно мыть ребенку руки после песочницы и принимать душ после бассейна и сауны. По словам ветеринара, достаточно как можно быстрее вымыть руки хотя бы водой из бутылки или протереть влажными салфетками. А мамам, которые, наученные горьким опытом, всегда берут с собой походную аптечку с дезинфицирующим средством, никакой зверь не страшен.
По словам ветеринара, достаточно как можно быстрее вымыть руки хотя бы водой из бутылки или протереть влажными салфетками. А мамам, которые, наученные горьким опытом, всегда берут с собой походную аптечку с дезинфицирующим средством, никакой зверь не страшен.
 Поэтому необходимо внимательно отнестись к здоровью нового питомца и при необходимости провести вакцинацию».
Поэтому необходимо внимательно отнестись к здоровью нового питомца и при необходимости провести вакцинацию». А может и не хватить. Если это не стригущий лишай, а, например, розовый, то йод и вовсе вреден. Так что лучше все-таки к врачу.
А может и не хватить. Если это не стригущий лишай, а, например, розовый, то йод и вовсе вреден. Так что лучше все-таки к врачу. По мере заживления поражений кожа может приобретать темно-коричневый цвет. Как и сами шишки, эти пятна со временем исчезают без обработки.
По мере заживления поражений кожа может приобретать темно-коричневый цвет. Как и сами шишки, эти пятна со временем исчезают без обработки. К счастью, во многих случаях красный плоский лишай рта вызывает минимальные проблемы. Примерно каждый пятый человек с красным плоским лишаем полости рта также имеет красный плоский лишай.Красный плоский лишай обычно проявляется в виде пятен из тонких белых линий и пятен во рту. Более тяжелые формы красного плоского лишая могут вызывать болезненные язвы во рту или дискомфорт (жжение) при употреблении определенных продуктов. Для подтверждения диагноза красного плоского лишая может потребоваться биопсия пораженной ткани.
К счастью, во многих случаях красный плоский лишай рта вызывает минимальные проблемы. Примерно каждый пятый человек с красным плоским лишаем полости рта также имеет красный плоский лишай.Красный плоский лишай обычно проявляется в виде пятен из тонких белых линий и пятен во рту. Более тяжелые формы красного плоского лишая могут вызывать болезненные язвы во рту или дискомфорт (жжение) при употреблении определенных продуктов. Для подтверждения диагноза красного плоского лишая может потребоваться биопсия пораженной ткани. Симптоматический красный плоский лишай можно лечить с помощью различных лекарств, как прикладываемых к язвам (местно), так и принимаемых внутрь (перорально). Как и любое заболевание слизистой оболочки рта, красный плоский лишай может привести к нарушению гигиены полости рта и заболеванию десен. Рекомендуется регулярно посещать стоматолога для осмотра и чистки не реже двух раз в год.
Симптоматический красный плоский лишай можно лечить с помощью различных лекарств, как прикладываемых к язвам (местно), так и принимаемых внутрь (перорально). Как и любое заболевание слизистой оболочки рта, красный плоский лишай может привести к нарушению гигиены полости рта и заболеванию десен. Рекомендуется регулярно посещать стоматолога для осмотра и чистки не реже двух раз в год.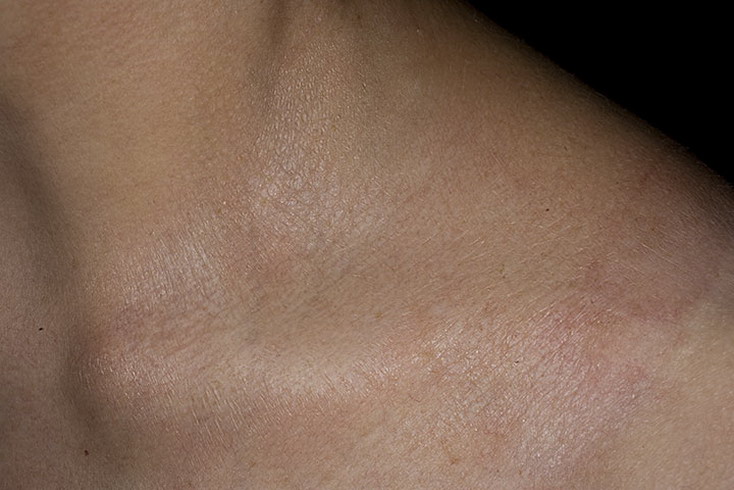
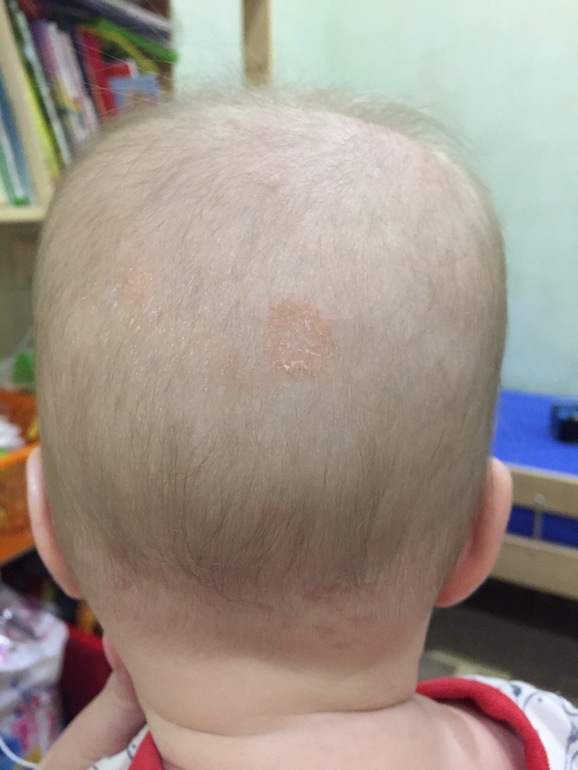
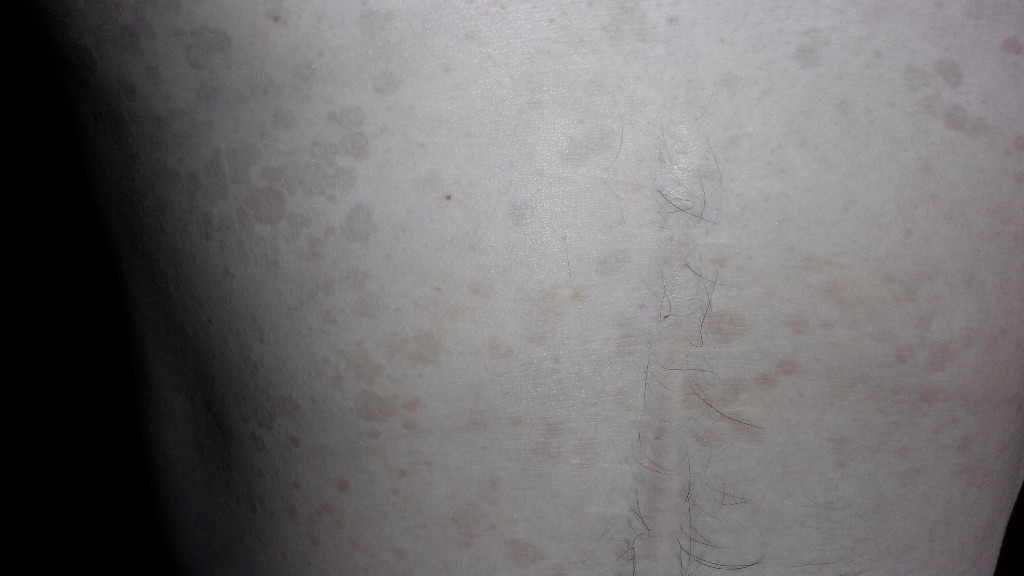 Текущие данные свидетельствуют о том, что красный плоский лишай — это аутоиммунный процесс, когда организм атакует собственные клетки.
Текущие данные свидетельствуют о том, что красный плоский лишай — это аутоиммунный процесс, когда организм атакует собственные клетки.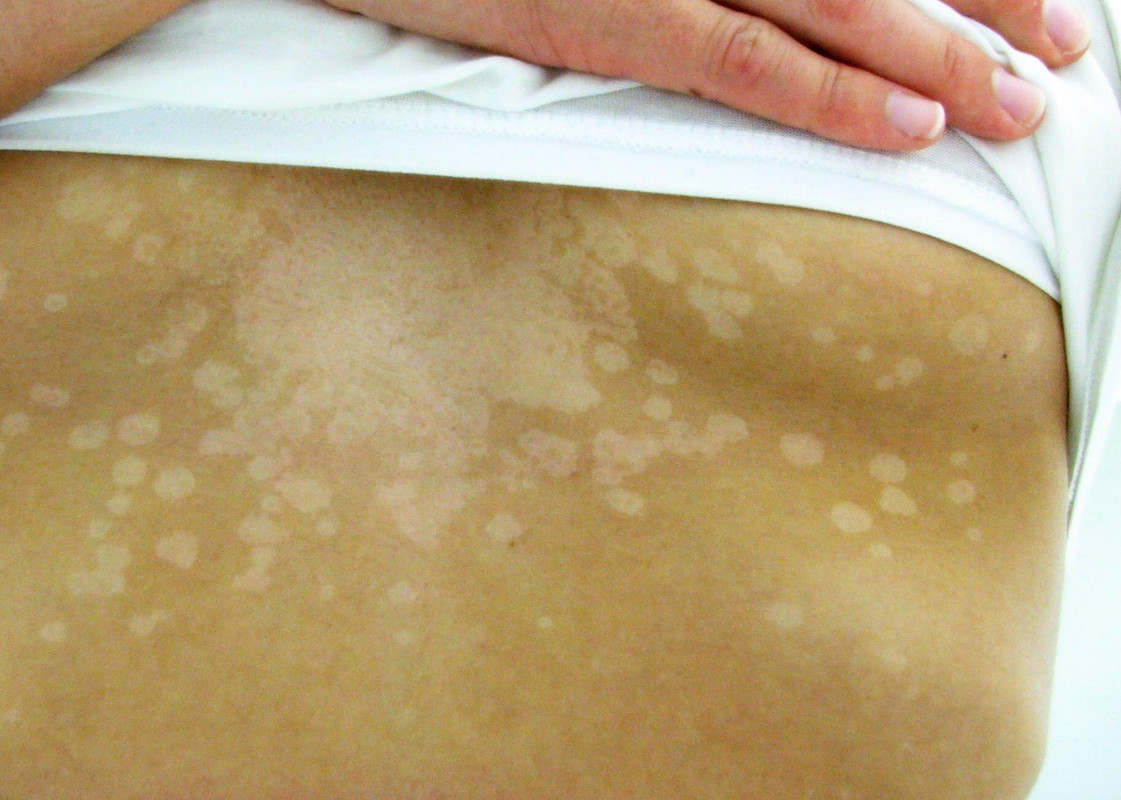
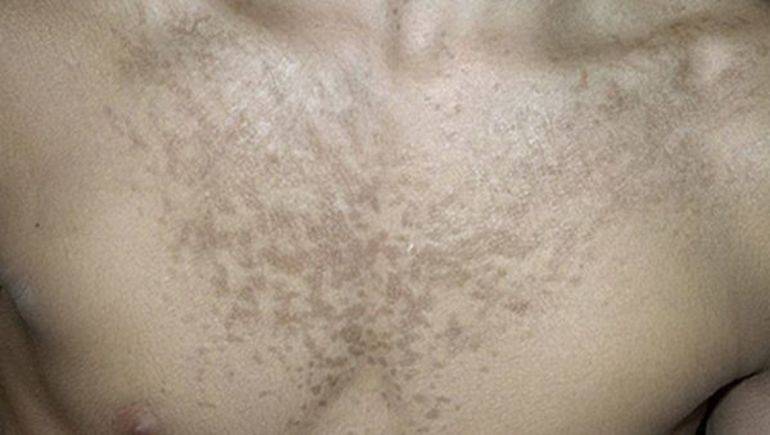 Эти шишки обычно бывают телесного или белого цвета. Они могут развиваться на любой части тела.
Эти шишки обычно бывают телесного или белого цвета. Они могут развиваться на любой части тела.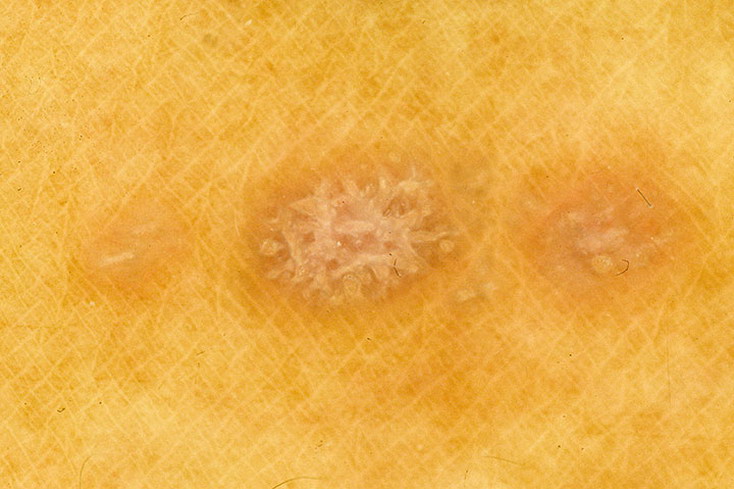 В какой-то момент считалось, что это состояние является разновидностью красного плоского лишая.
В какой-то момент считалось, что это состояние является разновидностью красного плоского лишая.
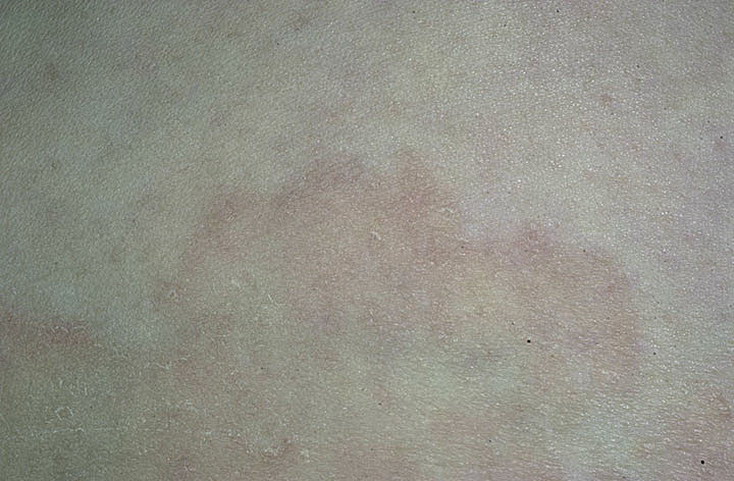

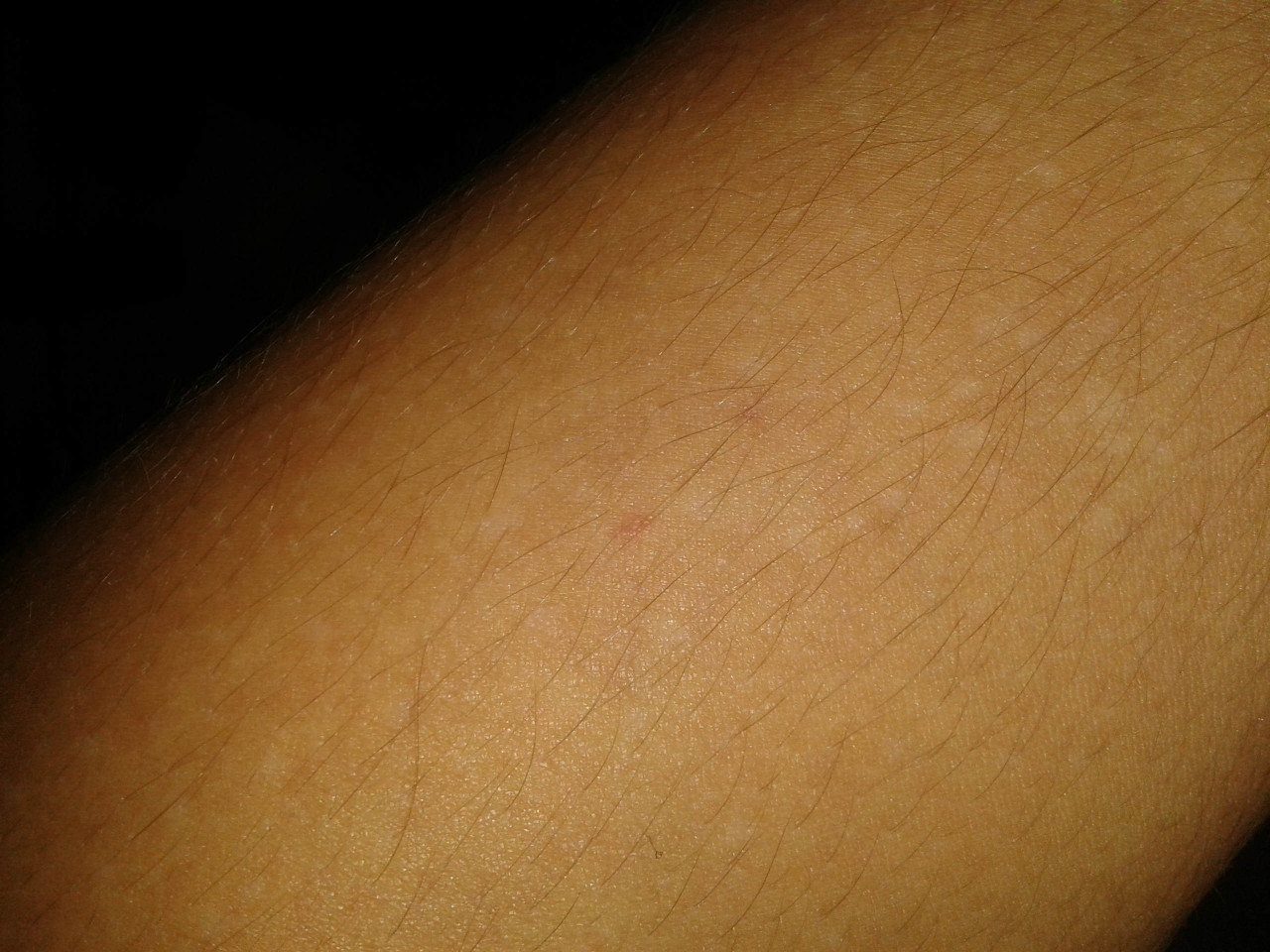
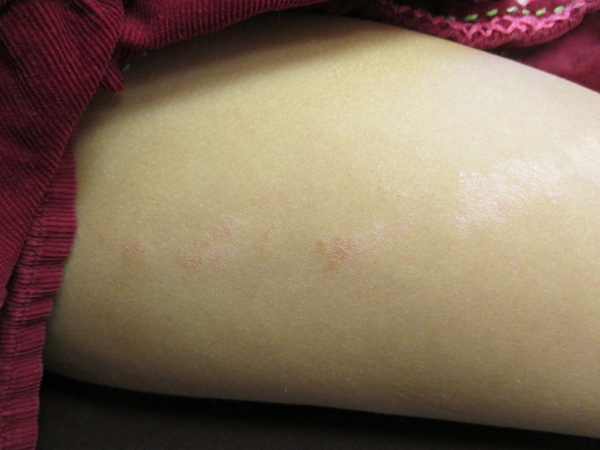 Это происходит в семьях, поэтому эксперты считают, что
определенные гены могут играть роль. Это не кажется заразным. Так что ты не можешь поймать это
от другого человека. Некоторые факторы, которые могут привести к этому состоянию:
Это происходит в семьях, поэтому эксперты считают, что
определенные гены могут играть роль. Это не кажется заразным. Так что ты не можешь поймать это
от другого человека. Некоторые факторы, которые могут привести к этому состоянию: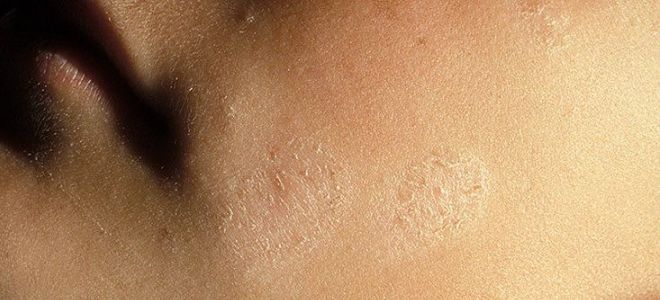

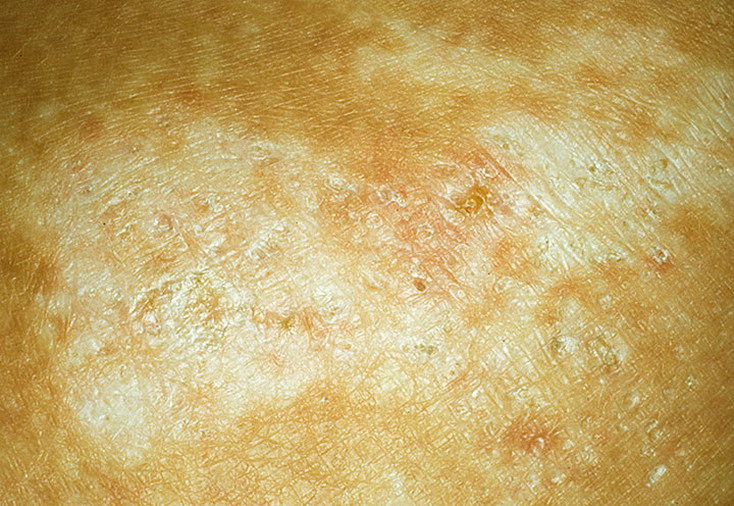
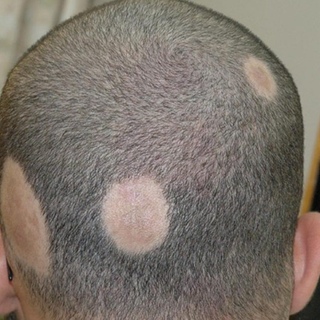 Их можно использовать, если другие методы лечения не дали результата. Эти лекарства
может включать ацитретин (за исключением женщин детородного возраста из-за риска тяжелой
врожденные дефекты) или такролимус.
Их можно использовать, если другие методы лечения не дали результата. Эти лекарства
может включать ацитретин (за исключением женщин детородного возраста из-за риска тяжелой
врожденные дефекты) или такролимус. Мужчины с лишайником
склероз на половом члене также может иметь повышенный риск. (Склеротический лишай на других частях тела
вашего тела, похоже, не увеличивает риск рака.) Ваш лечащий врач может
необходимо регулярно проверять свою кожу. Вам может потребоваться биопсия любых аномальных участков.
для проверки на рак кожи. Вы также должны регулярно проверять себя на наличие шишек или язв.
это не лечит.
Мужчины с лишайником
склероз на половом члене также может иметь повышенный риск. (Склеротический лишай на других частях тела
вашего тела, похоже, не увеличивает риск рака.) Ваш лечащий врач может
необходимо регулярно проверять свою кожу. Вам может потребоваться биопсия любых аномальных участков.
для проверки на рак кожи. Вы также должны регулярно проверять себя на наличие шишек или язв.
это не лечит. Например, использование стероидной мази в течение длительного времени может вызвать
генитальные дрожжевые инфекции.
Например, использование стероидной мази в течение длительного времени может вызвать
генитальные дрожжевые инфекции.
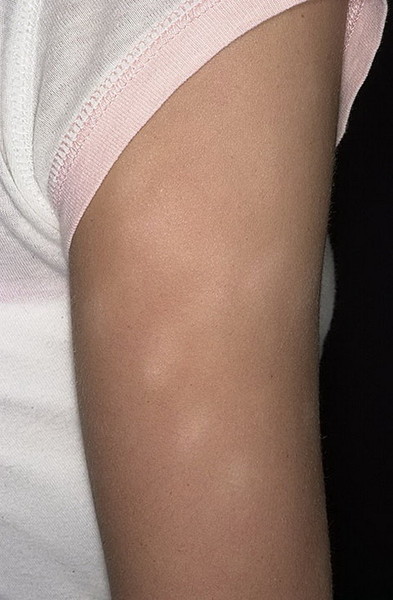
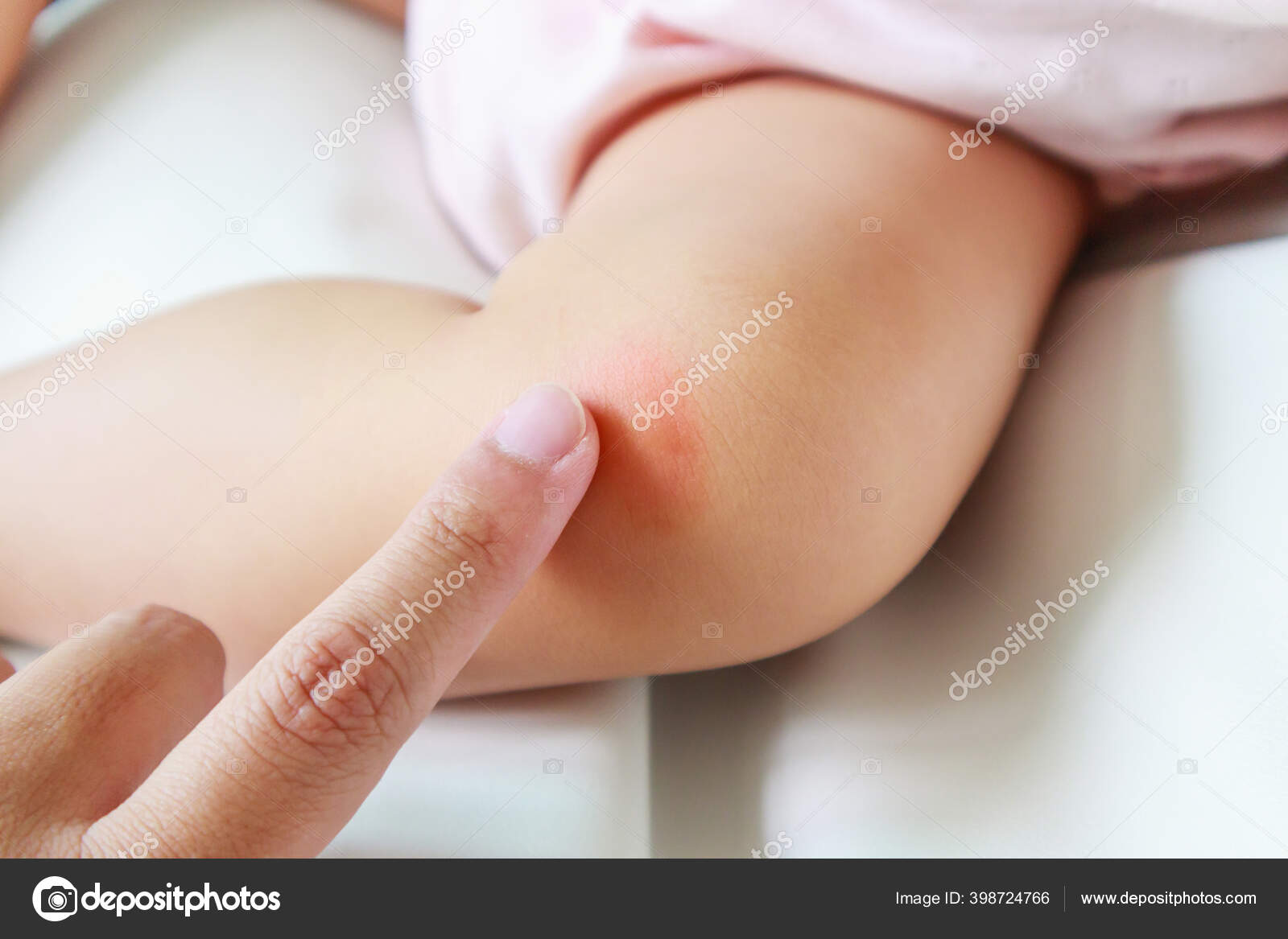

 Нитидный лихен, ограниченный ладонями, по-видимому, поражает более старшую возрастную группу (возрастной диапазон 37-52 года) и имеет тенденцию быть очень стойким.
Нитидный лихен, ограниченный ладонями, по-видимому, поражает более старшую возрастную группу (возрастной диапазон 37-52 года) и имеет тенденцию быть очень стойким.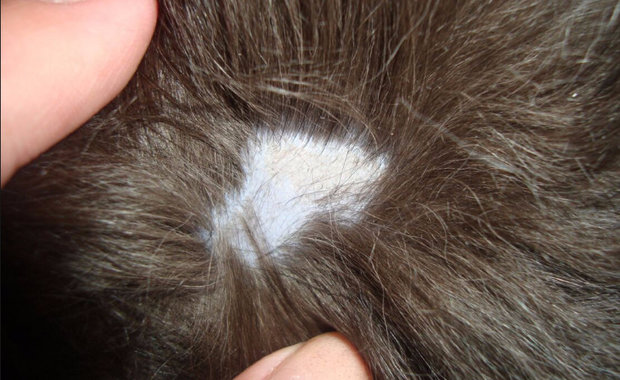 Ладонно-пурпурная форма может проявляться акцентом в местах механического напряжения
Ладонно-пурпурная форма может проявляться акцентом в местах механического напряжения
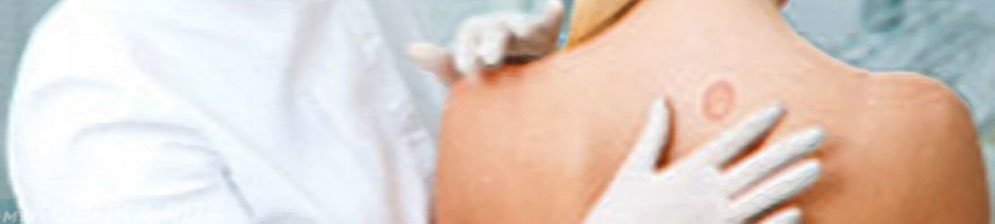 Прободный нитидный лишай на нетипичном участке. Actas Dermosifiliogr. 2009; 100: 429-436.
Прободный нитидный лишай на нетипичном участке. Actas Dermosifiliogr. 2009; 100: 429-436.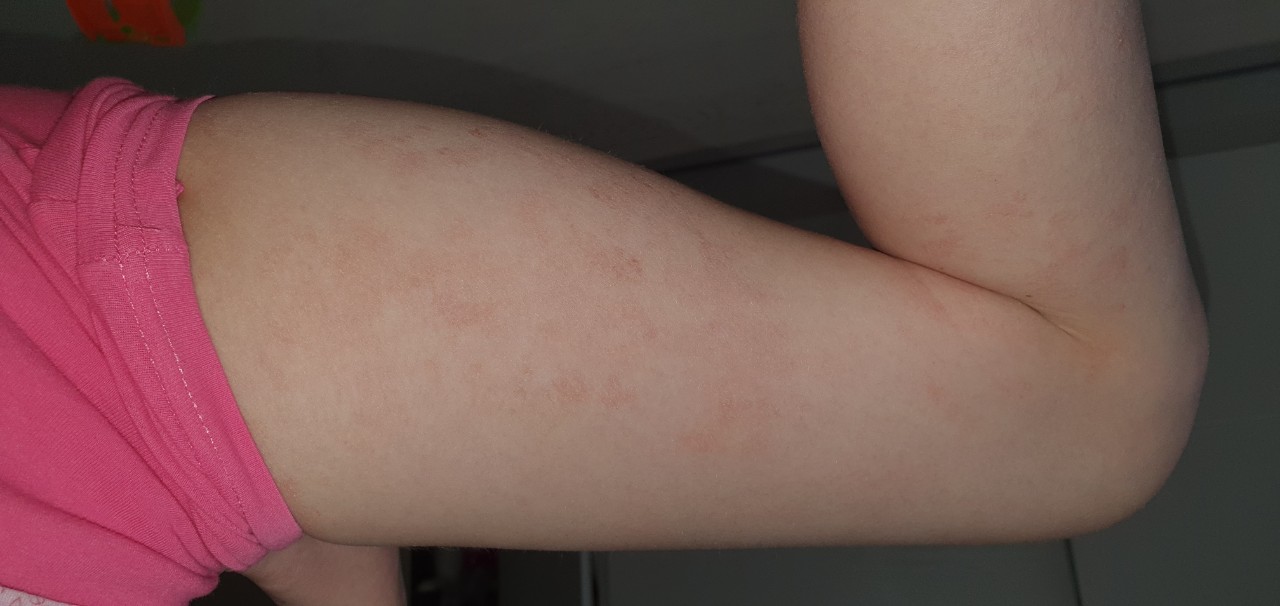 Актинический нитидный лишай. Cutis 2008; 81: 266-268.
Актинический нитидный лишай. Cutis 2008; 81: 266-268. Чаще всего возникают неровности на запястьях, пояснице и лодыжках.
Чаще всего возникают неровности на запястьях, пояснице и лодыжках.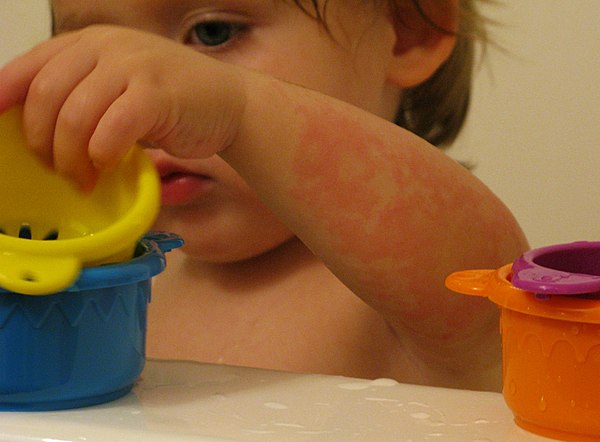 Красный плоский лишай не является типом рака и не заразен.
Красный плоский лишай не является типом рака и не заразен.
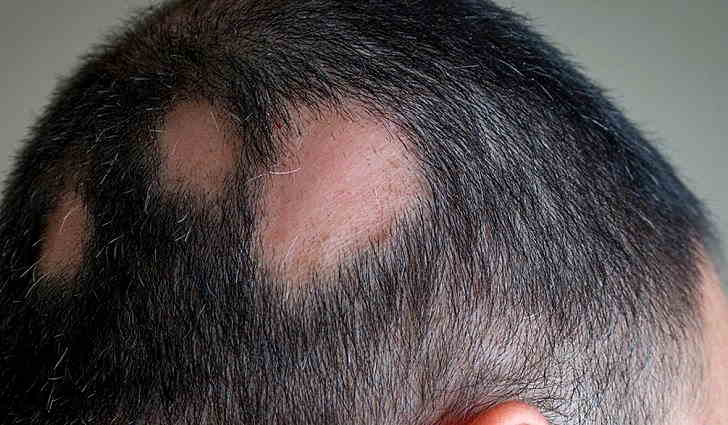 Если ваш дерматолог подозревает это, вам может потребоваться тестирование на аллергию.
Если ваш дерматолог подозревает это, вам может потребоваться тестирование на аллергию.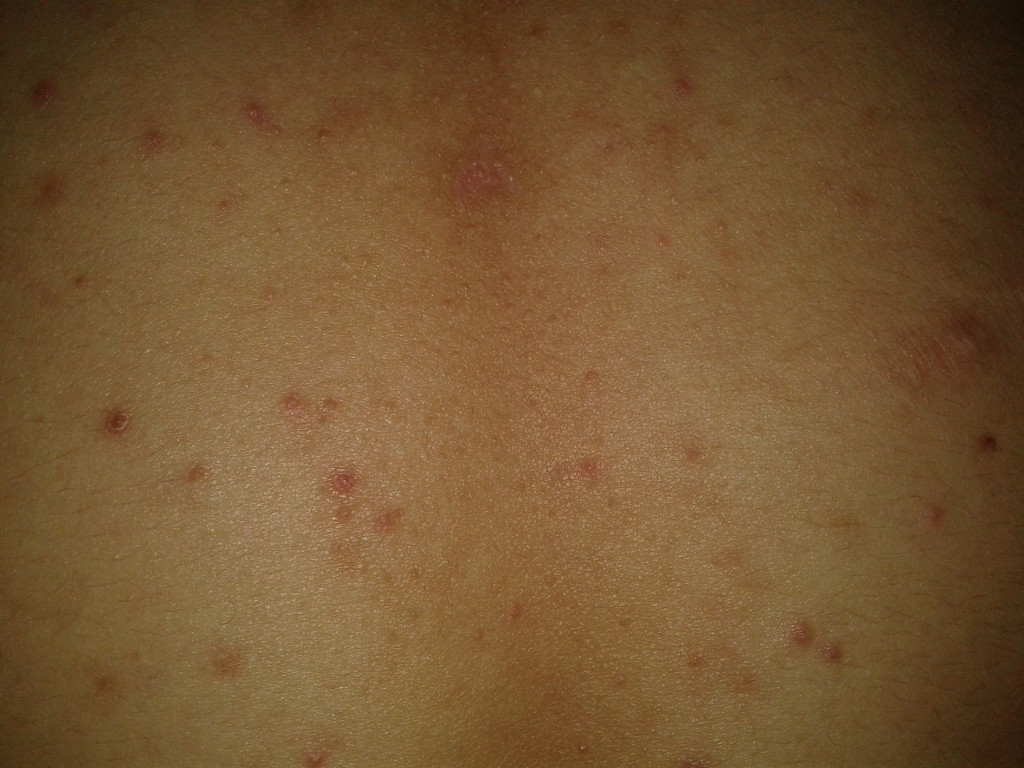
 Спросите дерматолога о способах предотвращения.
Спросите дерматолога о способах предотвращения.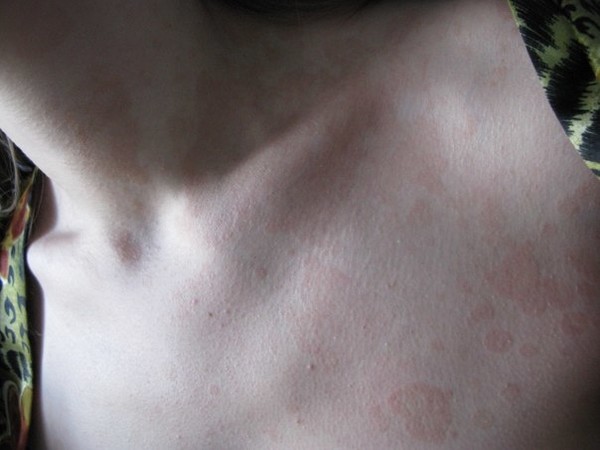
 Красный плоский лишай — довольно распространенная (0,2–1% населения мира) зудящая незаразная сыпь, которая обычно возникает у взрослых в возрасте от 40 до 60 лет. У детей встречается редко. Он одинаково влияет на все этнические группы; однако заболевание полости рта, поражающее губы и внутреннюю часть рта, может чаще встречаться у пациентов с Индийского субконтинента.
Красный плоский лишай — довольно распространенная (0,2–1% населения мира) зудящая незаразная сыпь, которая обычно возникает у взрослых в возрасте от 40 до 60 лет. У детей встречается редко. Он одинаково влияет на все этнические группы; однако заболевание полости рта, поражающее губы и внутреннюю часть рта, может чаще встречаться у пациентов с Индийского субконтинента.

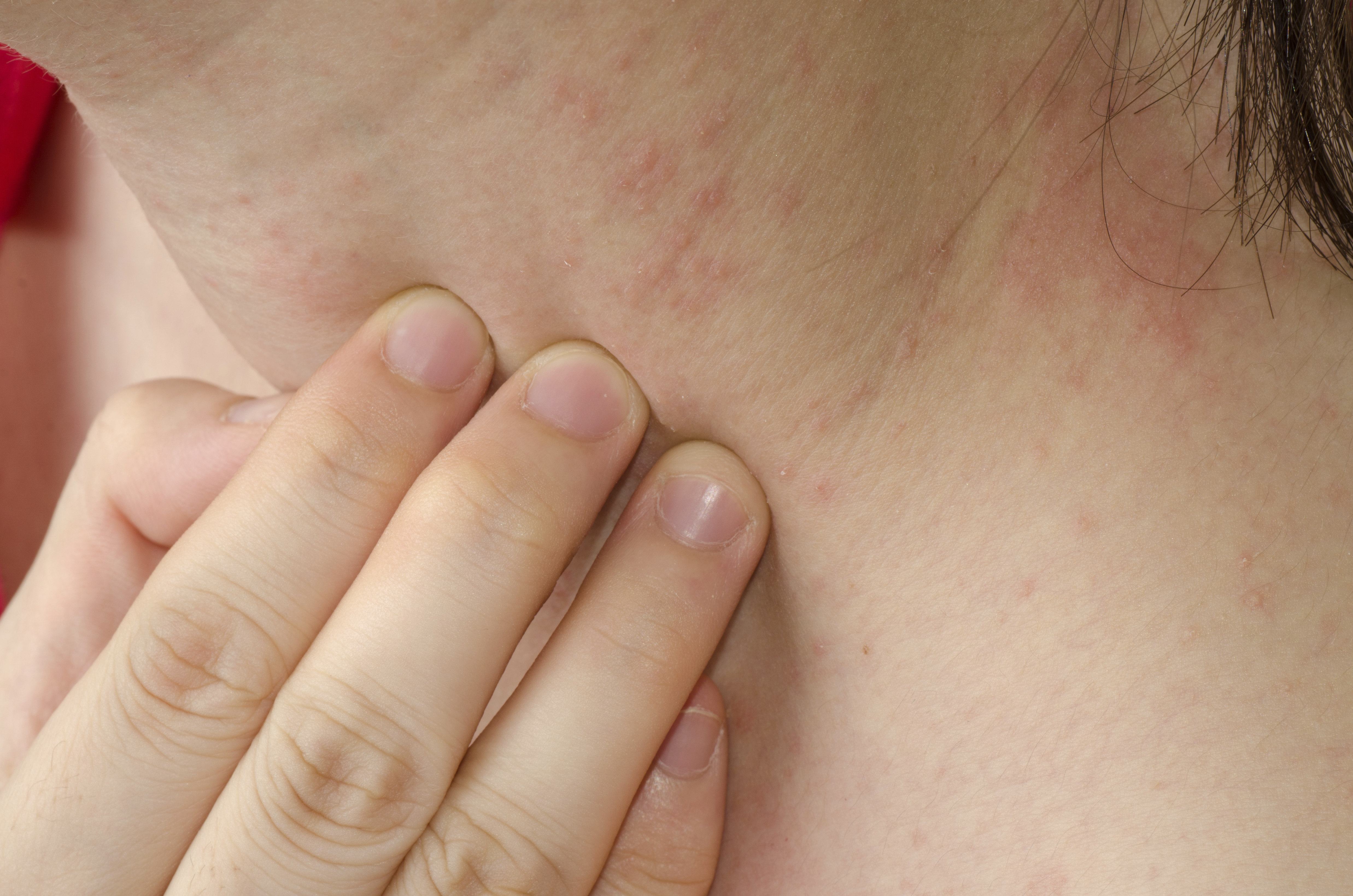
 К сожалению, некоторые виды красного плоского лишая, например поражающие кожу головы, ногти, рот или гениталии, могут сохраняться в течение многих лет. Даже после того, как активный красный плоский лишай исчез, пятна более темного, чем исходный цвет кожи, могут сохраняться на коже в течение длительного времени, особенно на коже азиатских или афро-карибских людей.
К сожалению, некоторые виды красного плоского лишая, например поражающие кожу головы, ногти, рот или гениталии, могут сохраняться в течение многих лет. Даже после того, как активный красный плоский лишай исчез, пятна более темного, чем исходный цвет кожи, могут сохраняться на коже в течение длительного времени, особенно на коже азиатских или афро-карибских людей.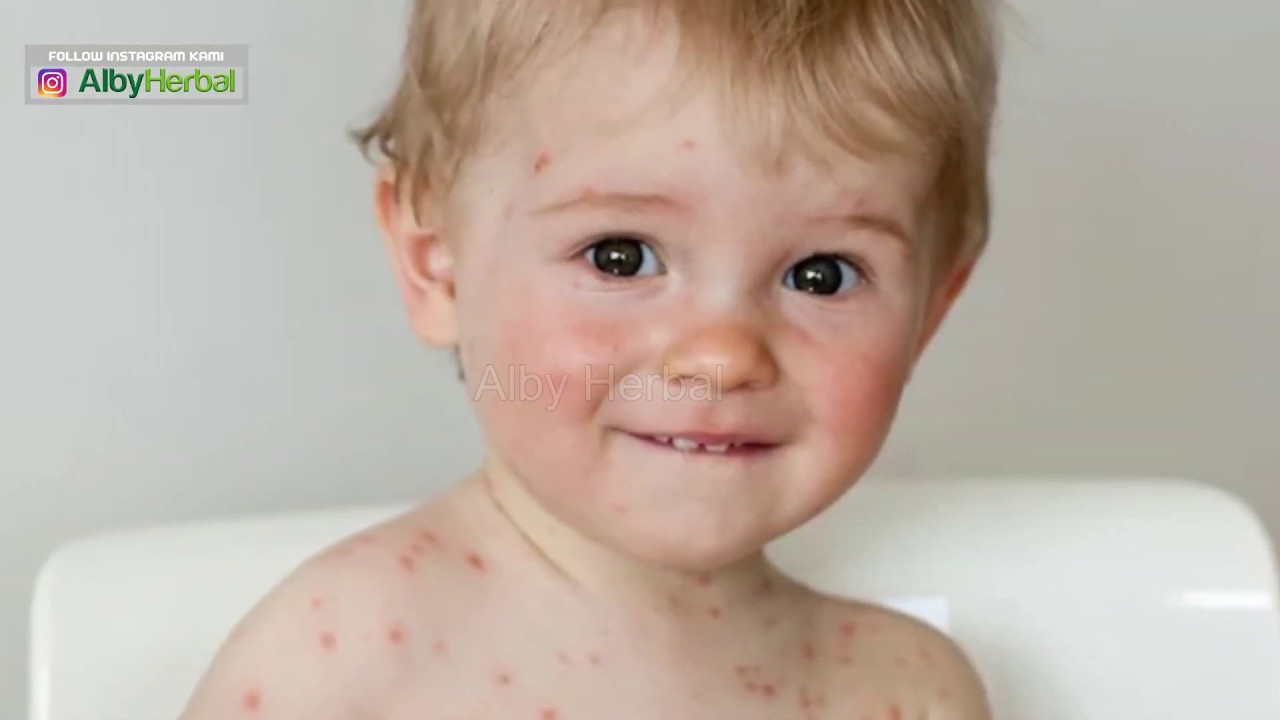 Эти методы лечения не излечивают сыпь и могут усугубиться, если их преждевременно прекратить. Лечение необходимо тщательно контролировать с помощью анализов крови, и, как и в случае любого другого лекарства, дерматолог и пациент должны внимательно рассмотреть риски вредных эффектов по сравнению с преимуществами.
Эти методы лечения не излечивают сыпь и могут усугубиться, если их преждевременно прекратить. Лечение необходимо тщательно контролировать с помощью анализов крови, и, как и в случае любого другого лекарства, дерматолог и пациент должны внимательно рассмотреть риски вредных эффектов по сравнению с преимуществами. dermnetnz.org/topics/lichen-planus/
dermnetnz.org/topics/lichen-planus/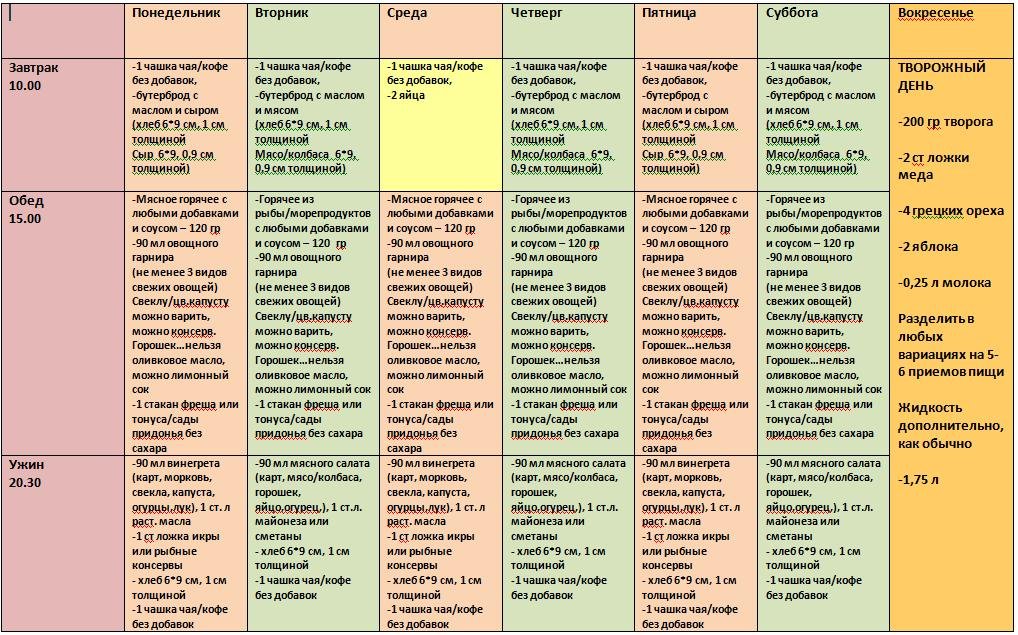
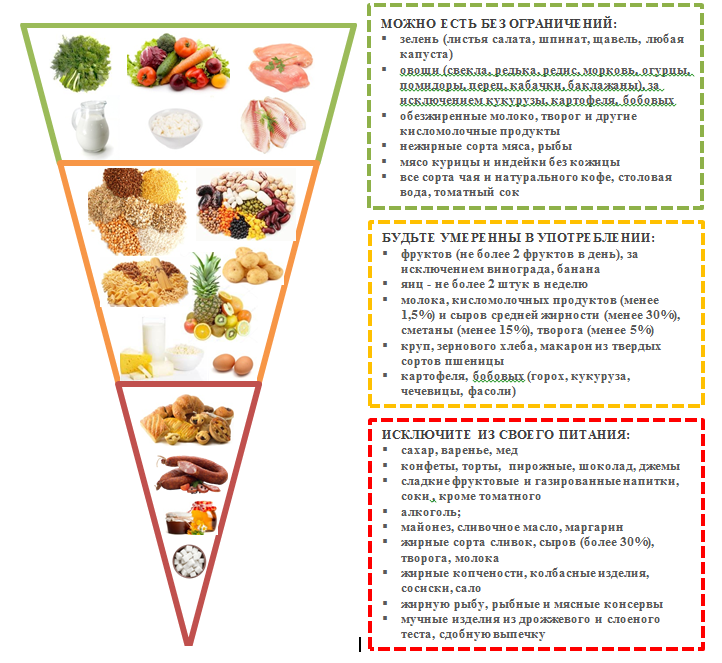
 В случае отсутствия мультиварки можно готовить в глубокой сковородке.
В случае отсутствия мультиварки можно готовить в глубокой сковородке.
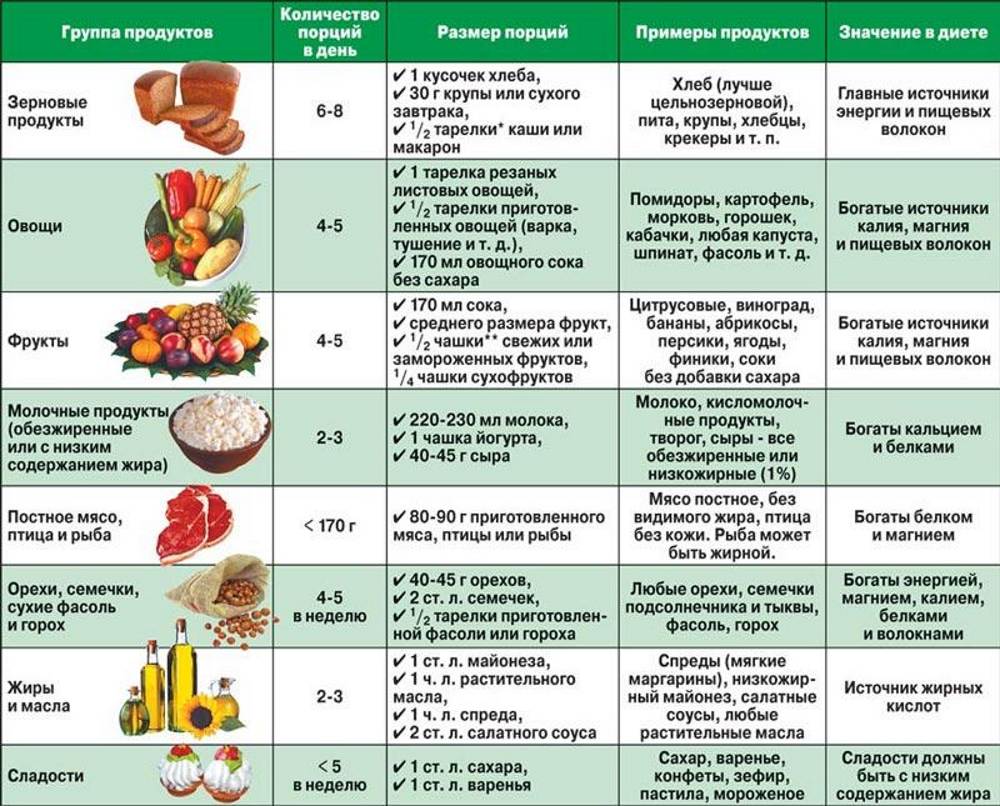
 Приготовить из ингредиентов классическую яичницу.
Приготовить из ингредиентов классическую яичницу. Залить чиа за 3 часа молоком. Нарезать киви. Выложить все в стакан слоями.
Залить чиа за 3 часа молоком. Нарезать киви. Выложить все в стакан слоями.
 Руки протяните вверх над головой, кисти держите рядом и разверните их ладонями вперед. Начните идти на месте в умеренном темпе, поднимайте бедра высоко. На один шаг сгибайте руки вниз через стороны, доводя локти до уровня талии, а на второй – выпрямляйте обратно. Позицию корпуса не меняйте, чтобы не сместить точку нагрузки. Цель упражнения для зарядки стоя – поддерживать разогрев мускулатуры, ускорять расход энергии, нагружать живот и спину.
Руки протяните вверх над головой, кисти держите рядом и разверните их ладонями вперед. Начните идти на месте в умеренном темпе, поднимайте бедра высоко. На один шаг сгибайте руки вниз через стороны, доводя локти до уровня талии, а на второй – выпрямляйте обратно. Позицию корпуса не меняйте, чтобы не сместить точку нагрузки. Цель упражнения для зарядки стоя – поддерживать разогрев мускулатуры, ускорять расход энергии, нагружать живот и спину. Выполните левой ногой мах вперед и немного в диагональ, доведите к уровню таза или выше. В этот же момент поднимите правую руку, дотроньтесь ладонью до носка. Встаньте назад на обе ноги, поменяйте сторону и повторите маховое движение. Тонизируется и разогревается нижняя часть тела, активно участвуют мышцы пресса, спины.
Выполните левой ногой мах вперед и немного в диагональ, доведите к уровню таза или выше. В этот же момент поднимите правую руку, дотроньтесь ладонью до носка. Встаньте назад на обе ноги, поменяйте сторону и повторите маховое движение. Тонизируется и разогревается нижняя часть тела, активно участвуют мышцы пресса, спины.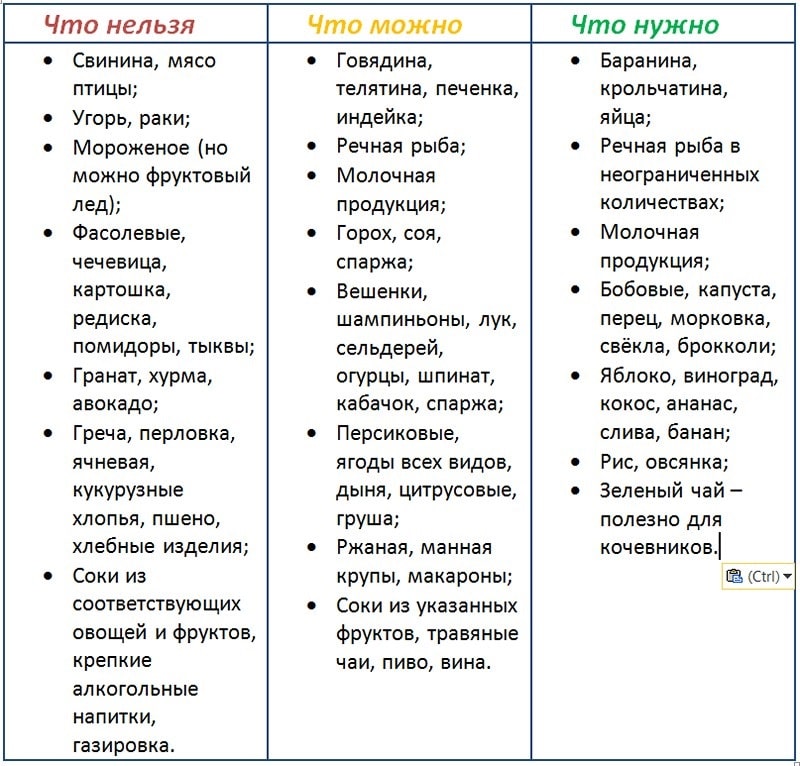 Вернитесь в исходную позицию. Повторите еще раз, только при подъеме уже левой ноги. На всем протяжении упражнения не наклоняйтесь сильно туловищем вперед. Интенсивно разминается мускулатура живота.
Вернитесь в исходную позицию. Повторите еще раз, только при подъеме уже левой ноги. На всем протяжении упражнения не наклоняйтесь сильно туловищем вперед. Интенсивно разминается мускулатура живота.
 Таз с бедрами параллельны полу, колени смотрят по направлению стопы, спина прямая. Руки вытяните в противоположные стороны параллельно полу. Наклонитесь влево, пальцами одноименной кисти дотянитесь до голеностопа. Перейдите обратно в исходную позу, повторите вправо. Не сутульте спину. Движение обязательно в тренировке от боков, так как нагружает кор. Усиливается пресс, а также прокачивается спина, работают ноги. Все это стимулирует похудение.
Таз с бедрами параллельны полу, колени смотрят по направлению стопы, спина прямая. Руки вытяните в противоположные стороны параллельно полу. Наклонитесь влево, пальцами одноименной кисти дотянитесь до голеностопа. Перейдите обратно в исходную позу, повторите вправо. Не сутульте спину. Движение обязательно в тренировке от боков, так как нагружает кор. Усиливается пресс, а также прокачивается спина, работают ноги. Все это стимулирует похудение. Опуститесь вниз тазом для принятия позы приседа – бедра параллельно полу, корпус наклонен, а колени над носками. Руки протяните до внешних сторон стоп. Распрямитесь, по одной плоскости шагните вправо, поднимите через стороны руки над головой, а затем вернитесь в изначальное положение. Повторите еще раз, но уже с шагом влево. Таким упражнением включается каждая мышца тела, что активизирует жиросжигание.
Опуститесь вниз тазом для принятия позы приседа – бедра параллельно полу, корпус наклонен, а колени над носками. Руки протяните до внешних сторон стоп. Распрямитесь, по одной плоскости шагните вправо, поднимите через стороны руки над головой, а затем вернитесь в изначальное положение. Повторите еще раз, но уже с шагом влево. Таким упражнением включается каждая мышца тела, что активизирует жиросжигание.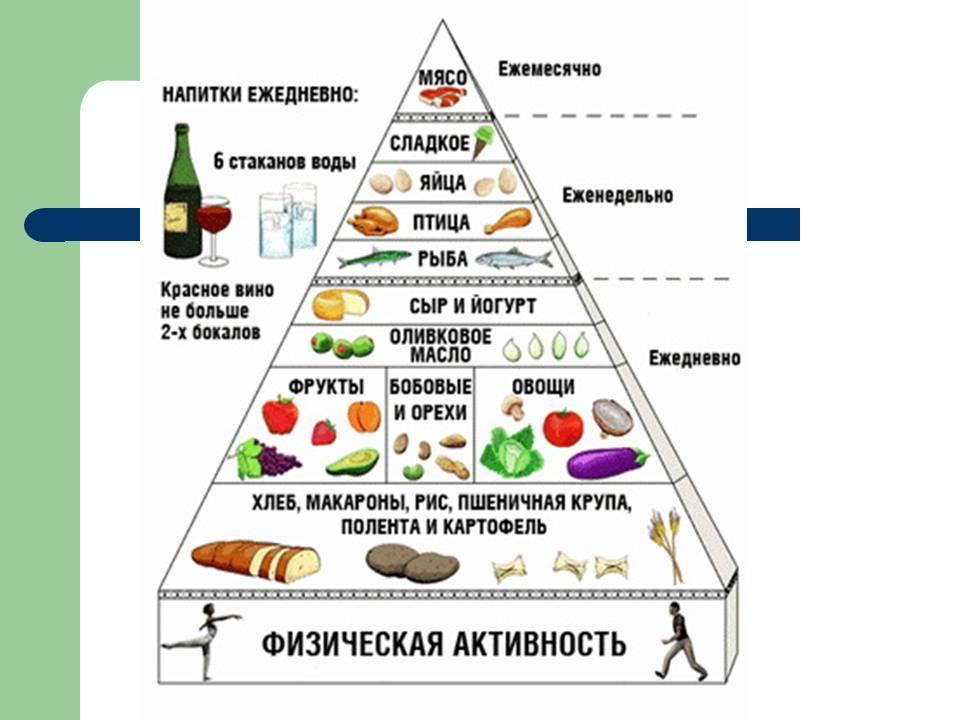 Правильное питание никогда не заставить вас голодать, сидеть на сельдерее или пухнуть от воды. А если постараться, то можно включить в свой рацион даже что-нибудь очень вкусненькое.
Правильное питание никогда не заставить вас голодать, сидеть на сельдерее или пухнуть от воды. А если постараться, то можно включить в свой рацион даже что-нибудь очень вкусненькое. Питаясь 5-6 раз в день, вы не будете испытывать сильного чувства голода и переедать. Если же вы привыкли к большим порциям, для начала уменьшите порцию на 1/3, а затем – на половину. Прислушивайтесь к своим ощущениям, чтобы понять, какой вариант – ваш. Заметим, что многие сторонники правильного питания оптимальной считают порцию еды в 200 г. Но тут нужно помнить, что рацион должен быть разнообразным, питательным, хорошо усвояемым и содержать в себе нужное количество калорий (к примеру, 200 г орехов – чересчур сытно и много, а 200 г помидоров – низкокалорийно и мало и т.п.). Определяйте размер «своей» порции опытным путем, а также помните, что вставать из-за стола нужно чуть-чуть голодным.
Питаясь 5-6 раз в день, вы не будете испытывать сильного чувства голода и переедать. Если же вы привыкли к большим порциям, для начала уменьшите порцию на 1/3, а затем – на половину. Прислушивайтесь к своим ощущениям, чтобы понять, какой вариант – ваш. Заметим, что многие сторонники правильного питания оптимальной считают порцию еды в 200 г. Но тут нужно помнить, что рацион должен быть разнообразным, питательным, хорошо усвояемым и содержать в себе нужное количество калорий (к примеру, 200 г орехов – чересчур сытно и много, а 200 г помидоров – низкокалорийно и мало и т.п.). Определяйте размер «своей» порции опытным путем, а также помните, что вставать из-за стола нужно чуть-чуть голодным. п. В такой еде совсем нет пользы, зато есть масса калорий и вредных элементов, негативно сказывающихся на обмене веществ.
п. В такой еде совсем нет пользы, зато есть масса калорий и вредных элементов, негативно сказывающихся на обмене веществ. Как и принято, рассмотрим завтрак, обед, ужин и перекусы.
Как и принято, рассмотрим завтрак, обед, ужин и перекусы.
 До готовности доводятся в течение 25 минут в духовой печи.
До готовности доводятся в течение 25 минут в духовой печи. к. данные продукты служат стимуляторами производства организмом женских гормонов. Если полностью исключить их не получается, можно просто сократить их количество.
к. данные продукты служат стимуляторами производства организмом женских гормонов. Если полностью исключить их не получается, можно просто сократить их количество. Ни одна женщина не может оставаться полностью здоровой без него, но каждый месяц этот элемент (около его 100 мг) теряется во время менструации. Другая сложность состоит в том, что усвоению железа серьезно мешает гормон эстроген. Все это указывает на необходимость регулярного пополнения запасов железа женщинами. Этому способствуют:
Ни одна женщина не может оставаться полностью здоровой без него, но каждый месяц этот элемент (около его 100 мг) теряется во время менструации. Другая сложность состоит в том, что усвоению железа серьезно мешает гормон эстроген. Все это указывает на необходимость регулярного пополнения запасов железа женщинами. Этому способствуют:
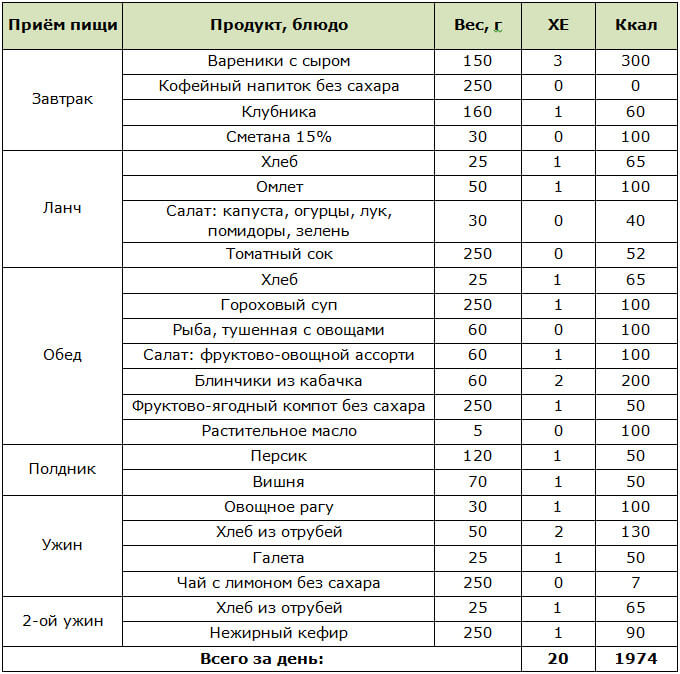
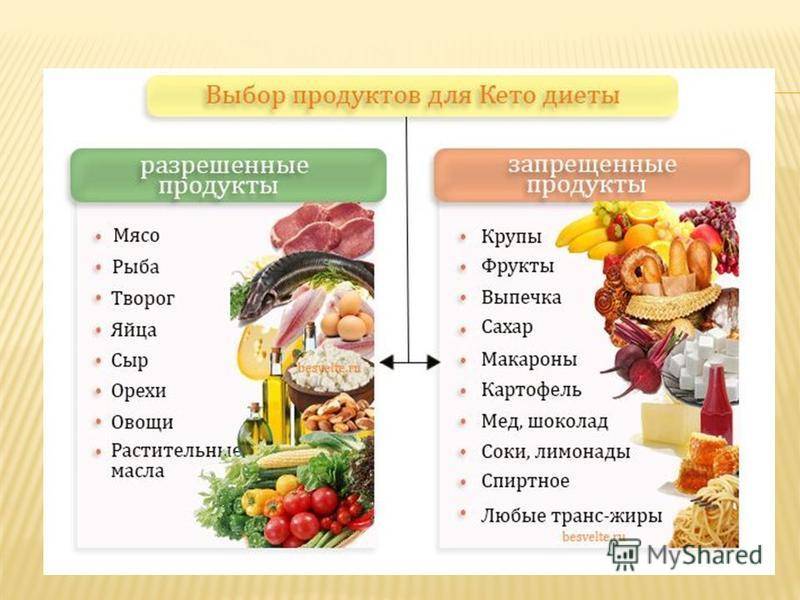
 На чем остановить свой выбор – решать только вам.
На чем остановить свой выбор – решать только вам. По отзывам, позволяет сбросить до 10 кг всего за 7 дней. Основывается на употреблении гречки, очищающей организм и придающей чувство сытости, а также благотворно воздействующей на состояние кожи. Гречка употребляется без соли, но можно добавлять немного нежирного кефира. Есть ее можно в любых количествах.
По отзывам, позволяет сбросить до 10 кг всего за 7 дней. Основывается на употреблении гречки, очищающей организм и придающей чувство сытости, а также благотворно воздействующей на состояние кожи. Гречка употребляется без соли, но можно добавлять немного нежирного кефира. Есть ее можно в любых количествах. Диета состоит из 4 этапов: первый – «Атака» (3-4 дня), второй – «Круиз» (зависит от веса и может составлять несколько недель), третий – «Закрепление» (зависит от количества сброшенных кило, и может составлять до 2 месяцев) и четвертый – «Стабилизация» (чем дольше, тем лучше).
Диета состоит из 4 этапов: первый – «Атака» (3-4 дня), второй – «Круиз» (зависит от веса и может составлять несколько недель), третий – «Закрепление» (зависит от количества сброшенных кило, и может составлять до 2 месяцев) и четвертый – «Стабилизация» (чем дольше, тем лучше). В меню присутствует овсянка, простокваша, обезжиренные йогурты, курица, яйца, рыба, нежирный кефир, фрукты.
В меню присутствует овсянка, простокваша, обезжиренные йогурты, курица, яйца, рыба, нежирный кефир, фрукты.
 Рыбу следует употреблять в варёном виде и приготовленную на пару.
Рыбу следует употреблять в варёном виде и приготовленную на пару.


 В организм поступает неограниченное количество белка и жира, ведь ограничение жирности мясных продуктов при этой системе похудения, как правило, не соблюдаются.
В организм поступает неограниченное количество белка и жира, ведь ограничение жирности мясных продуктов при этой системе похудения, как правило, не соблюдаются.

 Им разрешено есть немного нежирной рыбы, яиц и молочных продуктов. А, значит, серьезного дефицита белка у организма все-таки не будет.
Им разрешено есть немного нежирной рыбы, яиц и молочных продуктов. А, значит, серьезного дефицита белка у организма все-таки не будет.