Как понизить сахар в крови без лекарств? Доступные способы :: Инфониак
 Здоровье Смотреть видео, Если лень читать
Здоровье Смотреть видео, Если лень читатьПовышение глюкозы в крови (или гипергликемия) – это патологическое состояние, которое может развиться не только у больных с диагнозом «сахарный диабет». Спровоцировать его могут также стрессы, генетические заболевания, нарушение обмена веществ, переутомление, неправильное питание, прием лекарственных препаратов и многие другие факторы.
Если повышение глюкозы (чаще говорят – сахара) в крови носит хронический характер, это может спровоцировать развитие сахарного диабета. Кроме того, данное патологическое состояние негативно сказывается на функционировании печени и почек, нарушает обмен веществ, провоцирует обострение сердечно-сосудистых заболеваний и развитие катаракты.
При сахарном диабете высокое содержание глюкозы в крови чревато развитием диабетической комы, что может привести к летальному исходу.
Поэтому важно вовремя распознать признаки повышенного сахара в крови и принять меры по его нормализации.
Симптомы повышенного сахара в крови
© firina / Canva
На начальной стадии гипергликемия может долгое время не давать о себе знать. Вы можете ощущать раздражительность, чрезмерную слабость и быструю утомляемость, но не придавать этому значения, списывая все на стрессы и усталость.
Но рано или поздно организм начнет подавать сигналы повышенного уровня глюкозы в крови, которые нельзя игнорировать. Какие?
- Постоянная жажда, которая мучает не только днем, но и ночью. При повышенном сахаре человек может выпивать до 6 л воды в сутки.
- Ощущение сухости во рту, несмотря на частое употребление воды.
- Учащенное мочеиспускание (особенно в ночное время суток), сопровождающееся увеличением выделяемой мочи.
- Расстройство пищеварения, при котором запоры сменяются диареей.
- Зуд кожных покровов и слизистых, включая половые органы.
- Медленное ранозаживление: даже неглубокие царапины долго кровоточат из-за нарушения выработки факторов свертываемости крови.
- Зябкость конечностей.
- Ухудшение зрения: появление «мушек» и «пелены» перед глазами (при нормализации уровня глюкозы в крови этот симптом проходит).
- Резкая потеря (реже – набор) веса без видимых на то причин. Причем потеря веса зачастую наблюдается на фоне повышенного аппетита.
Замечали ли Вы, что через полчаса после перекуса легкими углеводами (особенно продуктами с высоким содержанием сахара) у Вас просыпается «волчий аппетит»?
Почему? Ваш организм испытывает гликемический стресс, спровоцированный резким повышением глюкозы в крови вследствие употребления сахаросодержащих продуктов (булочек, шоколадных батончиков). Для ее переработки организм начинает усиленно вырабатывать гормон инсулин, который быстро расщепляет углеводы. В итоге уровень сахара резко падает, и появляется чувство голода, которое мы вновь утоляет быстрыми углеводами. Организм реагирует на это очередным резким скачком глюкозы и быстрым ее снижением в крови. Получается замкнутый круг, разорвать который сложно, но вполне возможно. Как?
Во-первых, сведите к минимуму употребление быстрых углеводов.
Во-вторых, при появлении хотя бы одного из перечисленных выше признаков посетите врача-эндокринолога, который предложит сдать анализ крови на уровень глюкозы либо пройти глюкозотолерантный тест с «нагрузкой». Это поможет своевременно выявить преддиабет и диабет.
В домашних условиях определить содержание глюкозы в крови можно при помощи глюкометра, однако следует помнить о том, что погрешность данного метода составляет порядка 15%.
Читайте также : 13 ранних признаков того, что уровень сахара в крови у вас запредельно высокий
Норма сахара в крови
© noipornpan / Canva
У здорового человека натощак уровень глюкозы в крови может варьироваться в пределах 3.3 – 5.5 единиц (ммоль/л).
При этом следует учитывать тот факт, что через час после приема пищи сахар в крови постепенно повышается, достигая отметки в 8 – 9 единиц, и это вполне нормально. Спустя 2 часа после еды показатель глюкозы в крови снижается, и в норме не должен превышать 7.8 единиц.
Если же уровень глюкозы в крови после приема пищи находится в пределах 7.8 – 11.1 единиц, это свидетельствует о развитии преддиабета. При показателе выше 11.1 ммоль/л после еды выставляется диагноз «сахарный диабет».
|
Показатель глюкозы ммоль/на литр крови (натощак) |
Результаты через 1 час после приема пищи |
Результаты через 2 часа после приема пищи |
Состояние/диагноз |
|
3,3 – 5,5 |
До 8,9 |
7,8 |
Норма |
|
5,5-6,7 |
9,01 |
7,8-11,1 |
Преддиабет |
|
>6,7 |
>9,9 |
>11,1 |
Сахарный диабет |
Как бороться с повышенным сахаром в крови? И можно ли обойтись без применения лекарственных препаратов? Об этом и поговорим далее.
Как снизить сахар в домашних условиях без лекарств?
Начнем с главного: мгновенно понизить уровень сахара в крови без приема гипогликемических препаратов НЕВОЗМОЖНО!
Мало того, при умеренной и тяжелой формах сахарного диабета отсутствие медикаментозной терапии может спровоцировать гипогликемическую кому, которая при несвоевременном оказании медицинской помощи может привести к смерти пациента.
А вот при незначительном отклонении показателей глюкозы в крови вполне можно прибегнуть к помощи проверенных народных средств, которые в сочетании с диетой и умеренными физическими нагрузками помогут нормализовать сахар в крови, и поддерживать его значения в пределах нормы.
Читайте также : Не игнорируйте эти 13 ранних симптомов диабета
Лавровый лист
© Heike Rau / Shutterstock
Чтобы приготовить сахароснижающий настой, необходимо 8 лавровых листьев поместить в термос и залить 300 мл кипятка.
Настаивается напиток в течение 4 часов.
Принимается настой по 100 мл трижды в день в течение трех дней, после чего делается двухнедельный перерыв.
По результатам исследования, опубликованного в Journal of Clinical Biochemistry and Nutrition, употребление 2 г лаврового листа в день в течение месяца снижает уровень глюкозы в крови до 30%, а общего холестерина – на 24%. Ссылку на исследование найдете в конце статьи.
Гипогликемическое действие лавровых листьев обусловлено наличием в них эфирного масла, а также фитохимических веществ, улучшающих метаболизм как глюкозы, так и инсулина. Полифенолы в составе лавровых листьев активно участвуют в секреции инсулина, что позволяет контролировать уровень глюкозы в крови и избегать ее резкого повышения.
Кефир с корицей
© Ann_Zhuravleva / Canva
Для понижения уровня глюкозы в крови рекомендуется один раз в день (желательно утром, перед завтраком) выпивать коктейль из кефира и корицы.
Приготовить его достаточно легко: в 250 мл 1,5%-ного кефира необходимо добавить чайную ложку корицы без горки, что составляет примерно 3 г.
Кефир с корицей улучшает метаболизм, снижает уровень глюкозы и «плохого» холестерина в крови.
Не любите кефир? Можете развести корицу в стакане теплой воды либо добавить в чай. При этом начинать следует с употребления 1 г пряности в день, постепенно увеличивая ее количество до 6 г при отсутствии побочных эффектов.
В одном из исследований членов Американской диабетической Ассоциации, результаты которого были опубликованы в журнале Diabetes Care, было отмечено, что употребление в течение 40 дней корицы натощак больными сахарным диабетом 2 типа в количестве от 1 до 6 г в сутки снижает уровень вредного холестерина на 7 – 27%, глюкозы – на 18 – 29%, а триглицеридов – на 23 – 30%. Ссылку на исследование Вы найдете в конце статьи.
Однако важно понимать, что речь идет о цейлонской корице в палочках, а не о кассии (китайской корице), которую мы привыкли покупать в порошкообразном виде в супермаркетах.
Вы можете возразить, что по запаху, вкусу и внешнему виду кассия очень похожа на цейлонскую корицу. В чем же тогда разница?
Во-первых, кассия не обладает выраженным гипогликемическим действием.
Во-вторых, в китайской корице содержится большое количество вещества под названием кумарин, которое отрицательно влияет на печень и свертываемость крови.
Справедливости ради отметим, что и в составе цейлонской корицы также присутствует кумарин, но в значительно меньшем количестве.
Для сравнения: содержание кумарина в цейлонской корице составляет 190 мг/кг, тогда как в кассии – от 700 до 12 000 мг/кг.
Если говорить о допустимой безвредной суточной норме кассии, то она составляет порядка ½ ч.л. При умеренном употреблении кассия не наносит существенного вреда здоровью, чего нельзя сказать о систематическом превышении нормы.
Поэтому не пожалейте денег и приобретите настоящую цейлонскую корицу в палочках, которую перед употреблением перемелите при помощи кофемолки.
Совет: для облегчения процесса измельчения цейлонской корицы в порошок рекомендуется сначала просушить коричные палочки на сковороде, чтобы из них вышла лишняя влага. Далее поместить палочки в пакет и разбить на небольшие кусочки с помощью молотка для мяса, и лишь затем измельчить в блендере либо кофемолке.
Читайте также : 13 признаков того, что вы едите слишком много сахара
Гречка с кефиром
© Luba_Shushpanova / Canva
Гречневая крупа обладает средним гликемическим индексом, благодаря чему в умеренных количествах ее не просто можно, а нужно употреблять при повышенной глюкозе в крови.
Богата гречка витаминами группы B, марганцем, фолиевой кислотой, железом, фосфором и другими микроэлементами, которые:
- способствуют укреплению стенок сосудов;
- выводят вредный холестерин;
- стимулируют кровообращение.
Кефир же улучшает усвоение этих микроэлементов и, что немаловажно, не влияет на содержание сахара в крови.
Предлагаем Вам 2 варианта употребления гречки с кефиром для снижения показателей сахара в крови.
Вариант №1
- 2 ст.л. гречневой крупы промываем, высушиваем и измельчаем в кофемолке или блендере.
- Полученный порошок заливаем 250 мл нежирного кефира.
- Настаиваем в холодильнике 10 – 12 часов.
- Пьем напиток за 30 минут до еды дважды в день – утром и вечером.
Вариант №2
- 1/3 стакана гречневой крупы промываем и заливаем стаканом 1%-ного кефира.
- Настаиваем в холодильнике 8 – 10 часов.
- Едим гречневую кашу с кефиром на завтрак.
Яйцо с лимоном
© MarynaVoronova / Canva
Для приготовления гипогликемического средства понадобятся одно сырое яйцо (можно заменить на 4 – 5 перепелиных) и один лимон:
- Взобьем венчиком яйцо.
- Вымоем лимон.
- Разрежем цитрус на 2 половинки и отожмем 50 мл сока.
- Смешаем яйцо с лимонным соком.
Принимается яично-лимонная смесь один раз в день за полчаса до еды.
Схема приема такая: 3 дня употребляем средство, три дня – нет, затем вновь трехдневное употребление и вновь трехдневный перерыв. Длительность курса – 1 месяц.
При хорошей переносимости подобные курсы можно проводить 4 – 5 раз в год.
Данное средство утоляет голод, насыщает организм белками и мягко нормализует уровень сахара в крови благодаря органическим кислотам, содержащимся в лимоне. Именно они нейтрализуют избыточное количество глюкозы в крови.
Белая фасоль
© Tatiana Popova / Shutterstock
Чтобы снизить уровень глюкозы в крови, приготовьте следующий настой:
- 3 крупные белые фасолины на ночь замочите в 100 мл холодной кипяченой воды;
- утром, за час до еды, съешьте замоченную фасоль и выпейте оставшийся настой.
Курс лечения – полтора месяца.
В фасоли содержатся фруктоза, крахмал, клетчатка, органические кислоты и другие микроэлементы, помогающие контролировать уровень сахара в крови.
К тому же у фасоли низкий гликемический индекс (всего лишь 35 единиц), что важно для людей, страдающих сахарным диабетом.
Яблочный уксус
© Ls9907 / Canva
Уксусная жидкость помогает уменьшить аппетит, усилить выработку желудочного сока, нормализовать углеводный обмен и стабилизировать содержание глюкозы в крови.
Для приготовления сахароснижающего средства необходимо 1 ст.л. яблочного уксуса развести в стакане теплой кипяченой воды.
Важно! Пить средство натощак нельзя во избежание развития побочных действий и ожога слизистой. По этой же причине рекомендуется после приема средства съесть любой легкоусвояемый продукт.
Курс лечения – 3 – 6 месяцев.
Если такое средство Вам не по вкусу, можете заправлять яблочным уксусом салаты, использовать его при мариновании рыбы и мяса.
Употребление уксусной жидкости будет безопасным и полезным лишь при соблюдении определенных правил:
- Максимально допустимая суточная дозировка яблочного уксуса – 2 ст.л.
- Нельзя употреблять яблочный уксус в неразведенном виде и на голодный желудок.
- Перед применением метода обязательно проконсультируйтесь с лечащим врачом, поскольку уксус – далеко не безобидный продукт!
Читайте также : 12 распространенных мифов о диабете
Отвар овса
© L_Shtandel / Canva
Овес – прекрасный диетический продукт, способствующий снижению сахара в крови, нормализации работы желудочно-кишечного тракта и поджелудочной железы.
Кроме того, в овсе содержится растительный полисахарид инулин, который, задерживая на своей поверхности углеводы из пищи, замедляет их поступление непосредственно в кровь. В итоге уровень глюкозы после приема пищи повышается медленно, а не скачкообразно.
Как же приготовить отвар из овса?
- 40 г овса (не овсяных хлопьев) заливаем 400 мл кипятка и оставляем настаиваться на 10 часов.
- По истечении указанного времени отправляем наше средство на небольшой огонь и нагреваем в течение 10 минут.
- Процеживаем отвар.
- Употребляем овсяный отвар по 100 мл дважды в день за 30 минут до еды.
- Курс приема – месяц.
Независимо от того, какой из предложенных вариантов Вы выберете для понижения глюкозы в крови, ОБЯЗАТЕЛЬНО перед его применением проконсультируйтесь с врачом-эндокринологом, который учтет все имеющиеся противопоказания!
Предупреждение! Рецепты народной медицины, какими бы эффективными они ни были, не могут заменить медикаментозной гипогликемической терапии, назначенной врачом.
Наконец, помните о том, что для контроля показателей глюкозы в крови необходимов первую очередь придерживаться диеты, не забывать о ежедневных умеренных
физических нагрузках и полноценно отдыхать!
Материал несёт информационно-справочную функцию! Перед применением любых средств необходимо проконсультироваться со специалистом!
www.infoniac.ru
11 быстрых народных средств понижающих сахар и продукты для поддержания нормы

Диеты, пилюли для похудения, планы тренировок для сжигания жира, личный фитнес-тренер, пластические операции — это составные части многомиллиардной индустрии по всему миру.
Полки книжных магазинов забиты томами различных диет, аптеки предлагают не меньшее количество разнообразных добавок, которые обещают мгновенный результат с минимумом усилий.
Мы совершаем столько необдуманных поступков и принимаем столько невзвешенных решений, чтобы похудеть и улучшить свое здоровье. А что если ключом к похудению может банальное снижение сахара в крови?
На самом деле сахар в крови играет огромную роль в способности человека сжигать жир и худеть.
Если сахар в крови повышен, то человек склонен к полноте, поэтому первое, что нужно предпринять на пути к улучшению здоровья и похудению — понизить сахар в крови.
Узнайте, как быстро снизить сахар в крови, используя несколько простых советов по питанию.
Что такое уровень сахара в крови?
Простыми словами уровень сахара в крови — это концентрация глюкозы (или сахара) в крови.
Каждый раз, когда мы кушаем, наш организм получает сахар из углеводов и других питательных веществ по мере того, как пища переваривается в желудке. Сахар, образующийся после расщепления углеводов, попадает в кровоток, где начинает свою работу гормон инсулин. Он переносит сахар из кровотока в клетки, где он будет использоваться как источник энергии.
Если запасы энергии пополнены, а вы все еще не наелись, инсулин делает так, что весь лишний сахар начинает откладываться в различных частях тела в виде жира.
Если уровень сахара постоянно повышен (что может быть результатом неправильного питания), поджелудочная железа работает практически круглосуточно, чтобы вырабатывать инсулин, потому что лишь он может справиться с постоянным потоком сахара.

Не перегружайте организм сахаром
Во-первых, организм не может справиться с очень большим количеством сахара за раз.
Если постоянно есть продукты, повышающие уровень сахара в крови, организм начнет накапливать избыток сахара в виде жировых отложений. Со временем организм может устать от постоянной выработки инсулина и перестанет вообще реагировать на сахар.
Это очень опасное состояние, потому что эти неконтролируемые излишки сахара в кровотоке могут привести к ожирению, различным неврологическим заболеваниям и диабету 2 типа.
При повышенном сахаре организму сложно сжигать жир вообще, потому что в таком состоянии он его лишь запасает.
Еще одним недостатком высокого уровня сахара в крови (если сказанного выше было мало) является то, что он способствует выработке и высвобождению гормона стресса — кортизола.
Кортизол вырабатывается как следствие сильного потрясения, стрессов и переживаний.
Когда организм вырабатывает повышенное количество этого гормона на регулярной основе, все попытки похудеть будут напрасны, потому что запускается процесс накопления жира. Это защитный механизм, который развился у человека со времен пещерных людей.
Чтобы начать сжигать жир, нужно избавиться от причин, приводящих к повышению уровня сахара в крови. Эти изменения должны коснуться рациона питания (нужно как минимум знать, какие продукты понижают сахар в крови) и образа жизнь. Снизив сахар в крови, гормоны станут получать меньше сигналов на хранение сахара в виде жира, а оставшийся жир будет естественным образом расходоваться.
Снизьте уровень сахара в крови естественными способами
Не думайте, что вся сладкая еда повышает уровень сахар в крови.
Наш организм зависим от глюкозы как от источника топлива, поэтому присутствие углеводов в рационе питания является необходимым условием для оптимального здоровья. Просто нужно есть правильные углеводы.
К проблемным продуктам относятся те, которые повышают уровень сахара в крови очень быстро. Это в основном пища с высоким содержанием сахара и с небольшим количеством полезных веществ, таких как клетчатка, белок или жиры.
Как правило это продукты, подвергающиеся сильной обработке, такие как:
- Белый хлеб;
- Кондитерские изделия из белой муки: кексы, пончики, пирожные, печенье;
- Конфеты;
- Содовые;
- Паста;
- Сладкие соки;
- Алкоголь.
С другой стороны, еда, содержащая клетчатку, белок и полезные жиры (фрукты, овощи, орехи и семена) замедляют высвобождение сахара в кровоток и не сильно влияют на уровень сахара в крови.
Это объясняет тот факт, что хотя фрукты и содержат сахар, но в них есть еще и клетчатка, которая замедляет высвобождение сахара.
Узнайте, какие продукты снижают сахар в крови естественным образом.
Чтобы ускорить процесс похудения и поправить свое здоровье, представляю вам 11 быстрых и простых способов и народных средств, как понизить уровень сахара в крови.
Как снизить уровень сахара в крови без таблеток

1. Попрощайтесь с рафинированными углеводами
Первым и самым важным шагом на пути к снижению сахара в крови должен стать шаг по ограничению пищи, которая вызывает резкие скачки уровня глюкозы: сахар.
Очевидными источниками рафинированных сахаров являются выпечка, сладкие напитки и хлеб.
Чтобы минимизировать потребление обработанного сахара с пищей, внимательно читайте этикетки на товарах. Рафинированный сахар скрывается во многих продуктах, даже помеченных как «полезно для здоровья», таких как батончики с гранолой или в соусах, поэтому будьте бдительны.
Во-первых, было неплохо заменить обработанные зерна цельными зернами. Но если есть возможность отказаться от зерновых вообще, это поможет снизить сахар в крови и ускорить процесс похудение.
2. Выбирайте злаки без глютена
Для нормализации сахара в крови лучше не есть клейкие сорта зерновых культур, такие как пшеница, рожь и ячмень.
Это потому что глютен — это провоспалительный белок, который организм переваривает долго и с трудом. Эта неспособность организма переваривать глютен может привести к колебаниям сахара в крови. Даже если нет чувствительности к нему, все равно лучше ограничить его потребление.
Замените зерновые с глютеном на коричневый рис или киноа, которые в небольших количествах никак не повлияют на сахар крови.
3. Добавляйте белок и полезные жиры во все приемы пищи
Хотите привести в равновесие свой сахар в крови, тогда кушайте белок и полезные жиры с каждым приемом пищи. Старайтесь кушать блюда, приготовленные в домашних условиях.
Такие белки, которые есть в курятине или киноа, и полезные жиры, как в кокосовом масле и авокадо, замедляют высвобождение сахара в кровоток, что предотвращает резкие скачки глюкозы.

4. Включите яблочный уксус в свой рацион
Если принимать яблочный уксус прямо перед приемом пищи, это поможет улучшить чувствительность к инсулину и сдержать скачок сахара в крови, особенно после приема углеводов.
Единственным недостатком яблочного уксуса может стать для некоторых его вкус.
5. Выполняйте высокоинтенсивные упражнения
Упражнения — это один из самых эффективных способов снизить сахар в крови, потому что они позволяют клеткам расходовать любое количество сахара из кровотока.
Даже самые простые упражнения, как ходьба, например, снижают концентрацию сахара в крови, тогда как высокоинтенсивные упражнения, такие как силовые и интервальные, могут улучшить восприимчивость к инсулину.
6. Включите в свой рацион больше корицы
Было доказано, что корица может помочь усилить влияние инсулина на головной мозг, тем самым повышая восприимчивость к инсулину.
Просто добавляйте корицу в свои любимые блюда и напитки, чтобы ощутить всю пользу этой пряности на себе.

7. Снизьте стресс и научитесь справляться с ним
Фраза «стресс приводит к полноте» — это очень правдивое высказывание.
Кортизол- это гормон стресса, который дает сигнал организму запасать жир. Большое количество кортизола в крови способствует повышению уровня сахара и мешает организму сжигать жир.
Нужно найти способы справляться со стрессом, чтобы избыток кортизола не привел к чрезмерному накапливанию жировых отложений.
Йога, глубокое дыхание, медитация, поход в спа-салон, шоппинг и исключение любых источников стресса из вашей жизни может помочь снизить реакцию организма на раздражитель и способствовать сбросу лишних килограммов.
8. Замените кофеин травяным чаем
Я не рекомендую потреблять кофеин каждый день, и это частично из-за его влияния на уровень сахара в крови. Кофеин приводит к резким скачкам уровня глюкозы в крови, поэтому если вы любите пить кофе по нескольку раз в день, тогда стабилизировать ситуацию не получиться.
Вместо обычного чая или кофе попробуйте натуральные травяные чаи или кофе без кофеина, что поможет нормализовать уровень глюкозы в крови и усилить сжигание жира.
9. Кушайте пищу, богатую клетчаткой
Как уже говорилось ранее, пища с высоким содержанием клетчатки замедляет высвобождение сахара в кровоток и приводит его в норму, а это в свою очередь ускорит сжигание жира.
Лучшими источниками клетчатки является цельная пища, а именно фрукты, овощи, орехи и семена. Старайтесь есть цельную еду с каждым приемом пищи.
10. Ешьте много чеснока
Неприятный запах изо рта — не беда, ведь чеснок обладает массой преимуществ для здоровья. Тем более исследования подтверждают, что он способен уменьшать уровень сахара в крови.

11. Получайте достаточное количество сна
Недостаток сна считается одной из форм стресса. И чем меньше вы спите, тем больше вырабатывается грелина. Грелин — это гормон, который сообщает организму, что он голоден и повышает аппетит.
Повышенный уровень грелина приводит к тому, что человек постоянно хочет есть и ест на самом деле все, что под руку попадается: сладкое, фаст-фуд и крахмалистые углеводы. Все это в конечном итоге приводит к быстрому набору массы тела и повышенному сахару в крови.
Чтобы держать свой аппетит, нервы и сахар в крови в норме, старайтесь каждую ночь получать как минимум 7 часов спокойного и качественного сна.
Заключение
Если вы научитесь контролировать уровень сахар в крови, тогда в скором времени вы начнете постепенно сбрасывать вес и сжигать все свои жировые отложения, особенно в области живота.
Чувство постоянного голода уменьшится, так как вас начнет насыщать та пища, которую вы едите. Вы почувствуете прилив энергии и желание больше двигаться. Не растрачивайте эту энергию попусту и начните тренироваться.
Приведите в норму свой уровень сахара в крови, чтобы стать более активным, стрессоустойчивым и стройным.
Источник: https://yurielkaim.com/lowering-blood-sugar-naturally/
fitzdrav.com
Как быстро и эффективно снизить сахар в крови в домашних условиях
Разберемся, как быстро снизить сахар в крови в домашних условиях за один день, возможно ли это?
Глюкоза – это основной источник энергии для всех клеток организма. Несмотря на их незаменимость для полноценной работы всех систем и органов,накопление избыточной глюкозы опасно. Длительное повышение сахара в крови приводит к нарушению трофических процессов в тканях, снижению иммунитета, поражению сетчатки, тканей почек, нервной и сердечно-сосудистой системы.
Инсулин и глюкоза – какая между ними связь?
Глюкоза – простой сахар, содержание которого в крови регулируется гормоном инсулином. Функциональная активность инсулина заключается в ускорении утилизации глюкозы тканями. Механизм активности достигается путём первоначально активации инсулиновых рецепторов, а затем белков мембраны, переносящихмолекулы глюкозы внутрь клеток.
Ткани, которые в большей степени зависимы от гормона обозначаются как инсулинозависимые. К ним относят мышечную и жировую ткани, суммарное содержание которых достигает 2/3 от общей клеточной массы человека. Они принимают участие в реализации важнейших функций: движение, дыхание, кровообращение, запас энергии и т.д.
Энергетическая функция глюкозы заключается в её использовании как первичного субстрата гликолиза, в результате которого она окисляется до пирувата (при участии кислорода) или до лактата (в бескилородной среде). Полученные молекулы пирувата используются для реализации метаболических процессов.
Таким образом, поддерживая предельно допустимую величину простых сахаров в клетках, инсулин обеспечивает функциональную активность организма в целом.
Сколько должно быть сахара в крови у здорового человека?
Разобраться в референсных(допустимых) значениях сахаров в крови под силу любому человеку. Особенно важно знать эти величины для людей с диагностированным сахарным диабетом, поскольку они ежедневно должны следить и при необходимости приводить к норме концентрацию глюкозы в крови.
Допустимыми величинами для детей младше 15 лет считается диапазон от 3, 5 до 5,5 ммоль/л.
С начала наступления пубертатного периода и после половой зрелости (от 16 до 60 лет) норма находится в пределах от 3,9 до 6,5 ммоль/л.
Для лиц старше 60 лет референсные значения несколько отличны: от 4,5 до 6,5 ммоль/л. Подобная ситуация объясняется угнетением функциональной активности многих органов, в том числе и желёз эндокринной системы.
У беременных женщин нормой считается величина показателя в крови от 4 до 5.1 ммоль/л.
Вышеперечисленные референсные величины представлены для исследования, котороепроводилось по венозной крови натощак. Референсные значения для капиллярной крови несколько отличаются от венозной, в среднем они ниже на 0,5 ммоль/л.
После приёма пищи величина критерия возрастает до 8.5 ммоль/л.
Основная статья: Таблица норм сахара в крови у женщин по возрасту
Как снизить сахар в крови в домашних условиях быстро и эффективно?
Состояние повышенного содержания уровня простых сахаров характеризуются следующими клиническими признаками:
- чрезмерная жажда;
- головные боли;
- мышечная слабость;
- нарушение кожной и мышечной чувствительности;
- перепады настроения;
- потливость;
- частое мочеиспускание;
- частые грибковые инфекции;
- зуд и сухость кожи;
- чувство апатии;
- хроническая усталость;
- даже небольшие ранки на коже заживают длительное время.
В случае наблюдения нескольких вышеперечисленных признаков, человеку следует измерить уровень сахара в крови. Наиболее удобным способом в домашних условиях является глюкометр. При обнаружении отклонения критерия в большую сторону следует воспользоваться способами, для его снижения.

Одним из универсальных методов считается физическая нагрузка. Суть методики – повышение расхода энергии мышечной тканью, источником которой являются простые сахара. Следует отметить, что наряду с активным расходом глюкозы происходит расщепление холестерина и повышение артериального давления.
Упражнения
Разработан специальный комплекс упражнений, выполнение которых под силу людям любого возраста и с любым уровнем физической подготовки.При этом количество выполняемых подходов определяется человеком самостоятельно по самочувствию. Количество повторений за 1 подход – не более 15. Комплекс физической нагрузки включает 4 основные упражнения:
- взять в руки гантели и опустить их к бёдрам. Упражнение начинается с медленного сгибания рук, а затем возврат в начальное положение. Не следует пытаться выполнять упражнение на износ и с максимальной нагрузкой. Лучше прислушиваться к своему организму и делать их в комфортном темпе;
- исходное положение аналогично предыдущему упражнению. Только руки поднимаются до уровня головы, после чего медленно опускаются вниз;
- необходимо лечь на спину на ровную поверхность, руки завести за голову, а ноги согнуть – это исходная позиция. Затем напрягаются мышцы пресса, бёдра приподнимаются вверх. Можно задержаться в таком положении несколько секунд (по самочувствию). После чего вернутся на пол;
- упражнение планка выполняется стандартно: лечь на живот, локти подвести под плечи, опереться на пальцы ступней. Затем под напряжением мышц живота приподнять тело на максимальную высоту и оставаться в таком положении 15-30 секунд, после чего вернутся в исходную позицию.
Следует подчеркнуть, что упражнения помогают быстро понизить величину сахара в крови и натренировать мышцы тела. Уменьшение уровня величины показателя сопровождается улучшением общего самочувствия человека.
У пациентов с сахарным диабетом физическая нагрузка должна проводиться под контролем уровня глюкозы (при помощи глюкометра). Это связано с тем, что при чрезмерной физической нагрузке на фоне инъекций инсулина можно спровоцировать развитие гипогликемии.
Как быстро снизить сахар в крови при сахарном диабете 2 типа?
Диабет первого типа сопровождается масштабным разрушением тканей поджелудочной железы. Одно из последствий этого процесса – недостаточная секреция инсулина, необходимого для утилизации углеводов.
Второй тип характеризуется сбоями в процессе взаимодействия между гормоном и клетками организма человека. Иными словами, ткани приобретают резистентность (устойчивость) к воздействию гормона в виду изменения его структурной формулы или нарушения механизма передачи внутриклеточных сигналов.
Поддержание глюкозы в норме у людей со вторым типом диабета складывается из применения диеты, сахаропонижающих таблеток и дозированных физических нагрузок.
Быстрое снижение сахара в крови без использования лекарственных препаратов складывается из комплексного применения нескольких приёмов.
1
Во-первых, человек переходит на специальный режим питания, который подбирает ему лечащий врач. Из рациона исключаются продукты, содержащие легкодоступные углеводы. Предпочтение отдаётся блюдам с высоким содержанием пищевых волокон, поскольку для их полноценного усвоения не требуются пищеварительные ферменты, они разлагаются симбиотической микрофлорой кишечника человека. Алкогольные напитки под строгим запретом.
2
Во-вторых, пациенту показано дозирование физических нагрузок, которое достигается путём рационального чередования труда и отдыха. Недопустим полный отказ от физических нагрузок, приводящий к накоплению избыточной массы тела. Также противопоказаны слишком интенсивные тренировки и голодание.
3
В-третьих, к методам немедикаментозной терапии относятся вспомогательные средства на растительной основе для снижения сахара в крови. Наиболее популярное средство – арфатезиниз побегов фасоли, черники, полевого хвоща, лекарственной ромашки и заманихи.
Кроме этого следует контролировать величину артериального давления, а при необходимости принимать лекарственные препараты, которые назначит врач. Вышеперечисленные методики разрешается использовать исключительно после предварительной беседы со специалистом.
Как быстро снизить сахар в крови народными средствами?
Среди методов неофициальной медицины самыми распространёнными считаются отвары и настойки из растений, чья сахаропонижающая способность известна с давних времён. Экспериментально доказаны некоторые механизмы, за счёт которых достигается эффект уменьшения глюкозы в крови. Установлено, что в состав определённых растений входят вещества, обладающие высокой степенью сродства к гормону инсулину, или гипогликемизирующие молекулы на основе серы.
Методы нетрадиционной медицины, эффективность которых проверялась на протяжении многих лет, могут выступать в качестве вспомогательной терапии. Следует отметить, что заменить методики официальной медицины народные средства не в силе. Применение любых нетрадиционных способов лечения следует предварительно согласовывать с врачом.
Важно: изолированное применение растений с сахаропонижающей способностью наряду с диетой допустимо исключительно при диабете второго типа. Методика не может выступать в качестве полноценной альтернативы инсулинотерапии.
Черника
Листья и ягоды черники обладают сахаропонижающей способностью, а также укрепляют зрение и иммунитет. Сок черники можно употреблять ежедневно по половине стакана. Для приготовления лечебного средства необходимо взять 1 столовую ложку черничного сырья, залить кипятком и остудить. При необходимости отвар можно профильтровать от остатков примесей. Пить в объёме 100 мл утром и вечером. Отмечено, что приём отвара черники способен снизить концентрацию глюкозы в крови с 15 ммоль/л до 7 – 5 ммоль/л.
Лопух
В составе корня лопуха содержится химическое вещество инулин, относящийся к группе пищевых волокон. Приготовление отвара аналогично чернике, а употреблениепо 100 мл трижды в сутки после еды.
Родиола розовая
Сырьё розовой родиолы применяется для приготовления спиртовой настойки. Для этого необходимо взять 2 столовые ложки сырья и залить 0,5 л водки или неконцентрированного спирта. Настаивать следует не менее трёх суток в тёмной месте с комнатной температурой. За 15 – 20 минут до еды принимается по 1 столовой ложке. Отмечено, что содержание сахаров после еды с предварительным употреблением настойки повышается не значительно.
Корица
В начале ХХ века были опубликованы экспериментальные сведения о гипогликемических свойствах корицы. Для снижения уровня сахара в крови следует употреблять корицу в виде порошковой приправы. Начинать необходимо с небольших доз, при этом строго следить за концентрацией глюкозы и самочувствием. Следует отметить, что гипогликемические свойства пряности имеют накопительный, а не мгновенный эффект.
Применение рецептов народной медицины должно проводится под строгим контролем уровня сахара в крови при помощи глюкометра.
Читайте далее: Как снизить холестерин в крови в домашних условиях быстро и эффективно?
Юлия Мартынович (Пешкова)
Дипломированный специалист, в 2014 году закончила с отличием ФГБОУ ВО Оренбургский госудаственный университет по специальности «микробиолог». Выпускник аспирантуры ФГБОУ ВО Оренбургский ГАУ.В 2015г. в Институте клеточного и внутриклеточного симбиоза Уральского отделения РАН прошла повышение квалификации по дополнительной профессиональной программе «Бактериология».
Лауреат всероссийского конкурса на лучшую научную работу в номинации «Биологические науки» 2017 года.
Автор многих научных публикаций. Подробнее
Latest posts by Юлия Мартынович (Пешкова) (see all)
medseen.ru
Как снизить уровень сахара в крови (личный опыт) » Женский Мир
- Главная
- Форум
- Помощь новичкам
- Картинки Аватарки Картины и картинки Открытки Смайлики Узоры и орнаменты Шаблоны и трафареты
- Администрация
- Обратная связь
☰ Меню
- Помощь новичкам
- Досуг
- Игры и загадки
Тесты
- Живой мир
- Дикая фауна
Домашние любимцы
Обитатели морей и рек
Природа
Фотовыставка живности
Болезни животных
Птицы
- Звёзды
- Гороскопы, нумерология
Мистика, гадания, приметы
- Красота
- Мода
Волосы. Прически
Секреты красоты
Худеем!
- Кулинария
- Выпечка. Тесто
Десерты
Заготовки на зиму
Закуски и салаты
Мясо
Овощи
Рыба
Супы
Напитки
Новогодние блюда
Пасхальные блюда
Праздничные блюда
Для микроволновки
Для мультиварки
- Отношения
- О любви
Семья и дети
Советы для родителей
- Поэзия и проза
- Притчи и сказки
Рассказы и истории
Русский язык. Наша
речь
Стихи
Цитаты, афоризмы,
пословицы
- Рукоделие
- Бисер
Бросовый материал
Букеты и цветы
Вышивка
Вязание и плетение
Идеи для дома
Декупаж
Детские поделки
Канзаши
Копилка творческих идей
Куклы и игрушки
Лепка
Новогоднее рукоделие
Пасхальное рукоделие
Поделки из бумаги
Похвастушки
Природный материал
Роспись
Шитьё
Костюмы
Самоделкин
- Сад-огород
- Дачный дизайн
Советы дачникам
Овощи на грядке
Цветы комнатные
Цветы садовые
Ягоды и фрукты
- Советы
- Компьютеры и телефоны
Осторожно, мошенники
Советы для дома
Советы по кулинарии
Советы на все случаи
Советы для водителей
Советы для фотографов
Чистка и стирка
- Это интересно
- Искусство и ремёсла
Уникальные места
Интересные факты
- Юмор
- Анекдоты, байки, приколы
Говорят дети
Прикольные картинки
Юмор в стихах
- Вера и религия
- Приметы и суеверия
Вера
Церковные праздники и
посты
Церковные обряды
Иконы и молитвы
- Знаменитости
- Великие люди
Великие истории любви
Из жизни известных
- Праздники
- Все праздники
Народные праздники
Новый год и Рождество
Пасха
Церковные праздники
Церковные посты
- Здоровье
- Н
jenskiymir.com
Как снизить уровень сахара в крови народными средствами
Для многих наших читателей актуальна тема, как понизить сахар в крови народными средствами. Поэтому мы подробно рассмотрим этот вопрос, волнующий многих людей. Из статьи вы узнаете, как в домашних условиях можно снизить уровень сахара в крови и помогут в этом проверенные народные средства.
Повышение уровня глюкозы в организме, способствует развитию различных тяжелых заболеваний. Многие из них имеют необратимый процесс и приводят к инвалидности. Перед тем, как снизить сахар в крови самостоятельно, стоит пройти обследование, выявить причины формирования патологического состояния.
Для нормализации состояния могут быть применены немедикаментозные, рецепты народных средств для снижения сахара. Это простые, но в тоже время эффективные средства и действенные методики.
Польза и вред сахара

Сладкий ингредиент производят в основном из тростника и специального сорта свеклы. Несмотря на натуральность происхождение, в нем отсутствуют многие минералы и витамины.
После поступления в организм он расщепляется на фруктозу и глюкозу. Эти вещества необходимы для нормального функционирования головного мозга. Кроме этого они представляют собой некую энергию, которой необходимо подпитываться ежедневно организму. В этом заключается польза продукта.

Однако следует учесть, что сахар должен поступать в определенном объеме. Только тогда будет отсутствовать негативное воздействие.
Обратите снимание!
Если превышать норму потребления сахара, глюкоза под воздействием инсулина превращается в гликоген. Этот компонент накапливается в мышцах и печени. После того, как уровень сахара снижается, происходит его выброс в виде глюкозы обратно в органы и системы.
Задуматься о том, как снизить содержание сахара в крови, стоит и потому, как он способствует повышению уровня мочевой кислоты. Такое состояние провоцирует формирование подагры, атеросклероза и гипертонической болезни.
Прежде всего, злоупотребление сладостями ведет к развитию диабета. Поджелудочная железа перестает вырабатывать необходимое количество инсулина. Из-за этого нарушается усвоение клетками глюкозы.
Заболевания поджелудочной железы, как провокационный фактор

Когда появляются такие симптомы, как:
- чрезмерная утомляемость;
- тошнота и боли в области эпигастрии;
- невроз;
- слабость,
- увеличение частоты сердцебиения;
- хрипы в легких преимущественно нижних отделов.
Это важно!
Следует незамедлительно провести исследование крови. Эти проявления могут свидетельствовать о развитии панкреатита. Заболевание представляет собой воспаление поджелудочной железы. Это связано с застоем секрета и как результат развития некротических процессов.Такая патология формируется в результате систематического переедания, чрезмерного употребление спиртного, а также злоупотребление сладкой и острой пищей.
Современные исследования доказали негативное влияние цельного молока, если его употреблять в большом количестве.
Кроме этого, заболевание способствует развитию проблем желчевыводящих путей и патологии желудочно-кишечного тракта в целом.
Поджелудочная железа вырабатывает несколько биологически активных веществ. Они необходимы для нормального функционирования всего организма.
При нарушении работы поджелудочной железы, обычно, появляется болевая реакция. В первую очередь, в этом случае, необходимо прекратить потребление вредной для здоровья пищи.
Если повышение глюкозы связанно с определенными заболеваниями, то стоит обязательно обратиться к врачу. Здесь потребуется медикаментозная терапия. Именно доктор подскажет, какие лекарства снижают сахар в крови, и назначит их строго в индивидуальном порядке. Для каждого пациента, будет своя определенная доза и длительность приема.
Норма уровня глюкозы

Анализы по определению нормы проводятся всегда натощак. Предельной нормой считается результат до 5,5 ммоль/л. Причем такой показатель одинаков как для женщин, так и для мужчин. После завтрака спустя 15 минут уровень глюкозы начинает расти и достигает пика через 60 минут. Ее спад наблюдается после приема пищи через 2 часа.

Если появляется необходимость в том, как снизить сахар в крови в домашних условиях, то можно сделать упор на физические нагрузки.
Однако стоит помнить если они не продолжительные, то предельный уровень способен даже повыситься.
Такая потребность чаще всего возникает при:
- нарушениях работы печени;
- патологии активности щитовидной железы;
- заболеваниях надпочечников;
- диабете;
- поступление в организм в большом количестве кофеина;
- нарушение в работе поджелудочной железы;
- определенных изменения гипофиза
- стрессовых ситуациях;
- чрезмерном употреблении углеводов.
В некоторых случаях наблюдается обратный эффект, а именно гипогликемия. Такой процесс встречается наиболее часто при передозировке инсулином. Кроме этого падения уровня глюкозы будет в результате голодания, недостатка гормонов надпочечников и щитовидной железы.
Что делать, чтобы снизить сахар в крови самостоятельно без использования лекарственных средств? Для этого потребуется несколько изменить привычный образ жизни, следовать простым и эффективным рекомендациям специалистов. Такой подход поможет также запустить защитные физические и психические функции.
Разумное потребление сахара

Зависимость от сладостей сегодня наблюдается все больше. Причем этому подвержены не только люди молодого возраста и дети, как принято считать.
Обратите внимание!
Чтобы исключить риск возникновения диабета и других проблем с поджелудочной железой, стоит разумно подходить к потреблению сладостей.Однако нет определенных норм употребления. Существует лишь усредненные цифры.
Так, по мнению диетологов, лицам молодого возраста и средних лет достаточно всего лишь 80 г сладкого в день. Но при этом учитываются все продукты содержащие сладкий ингредиент. В этом случае следует учесть отсутствие значительных физических нагрузок.
Чтобы рассчитать такой объем необходимо заполнить, что чайная ложка без верха в среднем помещает до 8 г сахарного песка.
Вот какие продукты помогут снизить сахар в крови:

- мед;
- курага;
- хурма;
- изюм;
- яблоки;
- морковь;
- виноград;
- сливы;
- груши;
- яблоки.
Они будут также способствовать поступлению в организм витаминов и минеральных веществ, которые так необходимы для работы всех органов и систем.
Применение заменителей

Многие диеты утверждают, что для снижения веса необходимо срочно отказаться от сладостей. В какой-то мере это абсолютно верно. Чтобы снизить сахар в крови быстро без лекарств, следует использовать другие идентичные ингредиенты в повседневном питании.
Наиболее популярными заменителями являются:
- Аспартам. Его используют уже более 50 лет. Продукт считается полностью безопасным, с отсутствием калорий. Выпускаемые драже легко растворяются в холодной и теплой жидкости. Однако кипятить воду с добавленным заменителем не стоит, так как он теряет свою сладкую способность.
- Ксилит. Данное вещество также достаточно популярное как аспартам. Однако его не рекомендуют потреблять чрезмерно длительно. Например, систематический прием в течение нескольких месяцев может повлиять на работу желудочно-кишечного тракта. В отдаленной перспективе побочным явлением становятся ухудшение зрения.
- Сахарин. При таких заболеваниях, как анемия поражение сосудов, погрешности в пищеварении вещество используется с осторожностью. В больших количествах способен ухудшить течение этих заболеваний. Установлено что в сахарин полностью не усваивается организмом, из-за этого некоторые страны запретили его продажу.
- Промышленная фруктоза. Отличный заменитель сахара, так как в несколько раз его слаще. В этом же заключается проблема дозировки. Если фруктозу употреблять в большом количестве, то повышается мочевая кислота и образуется избыток триглицеридов.
- Цикламат натрия. Данные ингредиент не боится высоких температур, поэтому сохраняет свои свойства в полном объеме при добавлении в горячий чай или кофе. Сладость Цикламата натрия не выражена, например, по сравнению с сахарином. В некоторых странах он запрещен еще с прошлого века.
Вот как без таблеток снизить сахар в крови можно достаточно быстро, даже при наличии диабета. Однако следует помнить, что увлечение заменителями способно привести к гипогликемии, повышенной утомляемости и снижению иммунитета.

Искусственные сахарозаменители могут нанести существенный вред здоровью, поэтому увлекаться ими не стоит.

Это полезно!
Заменить сахар, без вреда для организма, может стевия – медовая трава, натуральный, природный сахаразоменитель.Роль продуктов питания
Известно, что от качества потребляемой пищи напрямую зависит состояние всего организма в целом. При высоком уровне глюкозы, существуют некоторые рекомендации врачей в вопросах ежедневного рациона.
Снижение уровня сахара в крови продуктами в домашних условиях возможно. Если эти продукты питания присутствуют на столе, показатели крови значительно улучшаются без лекарств.
Черника

В употреблении идут, как сами ягоды, так и листья в качестве отвара. Они содержат глюкозиды и несколько дубильных веществ.
Чтобы сделать целебный, сахар понижающий отвар потребуется 1 ч.л. измельченных листьев, которую заваривают стаканом кипятка и настаивают полчаса. Перед применением стоит процедить.
Одноразовая доза составляет 1/3 стакана, 2-3 раза в сутки.
Свежие огурцы
Из них не надо делать отвары или настои. Достаточно употреблять огурцы в свежем виде ежедневно в объеме не менее 100-150 г.
Данный овощ достаточно популярен. Многими диетологами замечено, что он снижает аппетит, особенно если скушать его в небольшом количестве до основного приема пищи.
Контроль уровня глюкозы обеспечивает инсулиноподобный вещество, содержащее в большом количестве в свежих огурцах. Таким же свойством обладает и свежевыжатый сок.
Гречневая крупа
Этот народный продукт отлично контролирует уровень глюкозы в крови. Для использования в качестве лечебного материала, гречку следует правильно подготовить.
Крупу тщательно вымывают и прожаривают на сковороде без использования какого-либо масла. Затем гречку надо перемолоть, например, в кофемолке. Полученный порошок хранить хорошо закрывающейся посуде.
Ежедневно измельченную гречку смешивают с двумя столовыми ложками кефира и выдерживают 11-12 часов. Полученную кашицу следует употребить за один час до основного приема пищи.


Земляная груша
Топинамбур рекомендуется употреблять ежедневно при заболеваниях сердечно-сосудистой системы, обменных нарушениях и проблемах с желудочно-кишечным трактом.
Из клубня топинамбура готовят порошок. Перед тем как это сделать его необходимо хорошо вымыть и просушить. Затем мелко нарезать или пропустить через мясорубку. Полученная кашица должна подсохнуть, так чтобы ее можно было растереть в порошкообразное состояние.
Суточный прием может быть ограничен всего лишь одной чайной ложкой, которую растворяют в воде или применяют в чистом виде. Кроме этого допускается потребление топинамбура в свежем виде.
Что полезно употреблять еще?

Существуют и другие продукты питания, снижающие сахар в крови, достаточно эффективно, без побочных явлений. Специалисты в основном рекомендуют употреблять в пищу свежие фрукты и овощи, а также следующие свежевыжатые соки:
- Капуста. Она обладает негативным воздействием на большинство болезнетворных бактерий. В составе капусты достаточное количество витаминов, пектинов и грубой клетчатки. Полученный сок устранит лишнюю жидкость, что в свою очередь значительно понижает уровень глюкозы.
- Редька. Данный корнеплод обеспечивает противовоспалительное, противомикробное и желчегонное действие. При систематическом употреблении уменьшается вероятность формирования камней в желчном пузыре и почках, а также заметно нормализуется уровень холестерина. Благодаря мощной очистительной способности сок редьки, смешанный с медом, нормализует показатели сахара.
- Картофель. В случае формирования и развития диабета необходимо употреблять 100-150 г свежего сока картофеля, за 30 мин. до еды два раза в сутки. Он поможет и в случае нарушения питания.
- Красная свекла или бурак. Его также рекомендуем включить ежедневный рацион при недостаточной выработке инсулина. Частота приема составляет 4 раза в день. Достаточно половины столовой ложки сока свеклы в качестве разовой дозы.
Перед тем, как дома снизить сахар в крови самостоятельно, необходимо знать его показатели и в дальнейшем проводить их контроль. При диабете, кроме всего прочего, очень полезен сок моркови, помидоров, кабачков или тыквы.
Чтобы улучшить показатели обязательно требуется цинк. Это вещество находится в составе инсулина, обеспечивая химические реакции. Большой объем цинка обнаруживается в пивных дрожжах, устрицах и пророщенной пшенице. Обязательно, следует исключить потребление белого хлеба, так как он препятствует усвояемости этого ценного микроэлемента.
На помощь приходит нетрадиционная медицина

Как снизить сахар в крови в домашних условиях народными средствами, это тот вопрос, который задают себе все, кто впервые столкнулся с проблемой. Такая реакция естественна, так как не хочется сразу же использовать химические медикаменты.
В этом случае помогут различные отвары, настои и свежие салаты:
- Листья малины. Из них можно приготовить ароматный чай. Употреблять необходимо в теплом виде. Особыми лечебными свойствами обладают верхние листья побега. Такой отвар помогает не только снизить сахар, но и очистить кровеносные сосуды.
- Листья одуванчика. Они содержат природный инсулин. Употреблять их следует в виде салата. Предварительно листья замачивается в воде на 30 мин. Затем следует их просушить, нарезать и добавить вареный яичный желток, укроп, петрушку и растительное масло по вкусу.
- Крапива двудомная. Особо полезна при заболеваниях мочевыделительной системы. Обеспечивает увеличение свертываемости крови, снижение глюкозы и повышения гемоглобина. Из молодых листьев делают салаты, щи и травяной чай.
- Элеутерококк колючий. В качестве лечебного средства можно использовать аптечный экстракт. Его принимают по 20 капель до 3 раз в сутки желательно до еды.
- Лавровый лист. Заваривать лучше в термосе в объеме 10 листьев, на 300 мл кипятка. Отвар должен настояться одни сутки, после чего его процеживают. Принимают по 50 мл в течение 14 дней за 30 мин до приема пищи.
- Настой из березовых почек. Для приготовления понадобится 3 столовые ложки сырья, которые необходимо заварить 500 мл кипятка. Настаивают 5-6 часов. Полученный отвар выпить в течение следующих суток. Заметный результат наблюдается уже спустя 7 дней.
- Куркума. Данная приправа помогает очищать кровь и понизить глюкозу. Чай готовят путем добавления небольшого количества куркумы на стакан кипятка. Достаточно внести всего на кончике ножа и настоять, чтобы получилось лечебная смесь. Частота приема составляет 2 раза в сутки, до 2 недель.
Какие народные средства снижают сахар в крови и чистят организм?
К ним относятся все горькие растения. В рацион можно включить лук и перец, делать отвары из полыни и пижмы (предварительно разбавлять средство водой).
Такие натуральные продукты помогут улучшить работоспособность печени, поджелудочной железы и даже оказать положительное влияние на последствия аритмии инфаркта миокарда.
Все продукты питания и травы, снижающие сахар в крови при диабете, перед потреблением следуют согласовать с врачом. Это связанно с тем, что многие природные ингредиенты имеют в своем составе так называемый природный инсулин. В этом случае, дозу инъекции следуют снизить.
10 важнейших рекомендаций

На самом деле многие простые вещи, позволяют значительно оздоровить организм. Следуя определенным рекомендациям специалистов, можно нормализовать работу органов и систем, а также очистить свое тело от посторонних загрязнений.
Итак, при повышенном содержании сахара требуется следующие:
- Исключить рафинированные углеводы. Это является главным шагом профилактики заболевания диабетом. Самыми распространенными представителями рафинированных углеводов является сладкая выпечка, напитки и хлеб. При выборе продуктов обязательно обращать внимание на состав. Иногда рафинадов очень много даже в той пище, в которой они не должны быть сконцентрированы.
- Потреблять злаки без Глютена. Данный элемент содержится в зерновых культурах с высокой клейковиной. Глютен представляет собой тяжело перевариваемый белок. В связи с этим происходят значительные колебания глюкозы. Заменить такие злаки можно коричневым рисом в небольшом количестве.
- Включить в рацион полезные жиры и белок. В повседневном приеме пищи необходимо делать упор на блюда, приготовленные самостоятельно из экологически чистых продуктов. Полезные белки можно брать из мяса курицы, а жиры получать с кокосовым маслом или авокадо.
- Обратить внимание на яблочный уксус. Его рекомендуют употреблять непосредственно перед приемом пищи. Такой продукт позволяет сдержать резкий подъем сахара и обеспечивает лучшую чувствительность к инсулину, что так необходимо при потреблении углеводов.
- Проводить физические упражнения. Известная пословица, что движение — это жизнь, оправдывает себя во всех отношениях. Вовремя даже незначительных физических нагрузок, начинает расходоваться энергия. Так, например, быстрая ходьба позволяет значительно перерабатывать углеводы. Интенсивные упражнения обеспечивают высокую восприимчивость к инсулину.
- Минимизация стресса. При чрезмерных психологических нагрузках значительно вырабатывается кортизол, который провоцирует организм к скоплению жировой ткани. Тем самым начинает повышаться глюкоза в крови. Для поддержания стрессоустойчивости необходима дыхательная гимнастика, медитация, йога, занятие любимым делом, путешествие, нахождение в окружении естественной природы длительное время.
- Потребление травяного чая. Он должен стать заменителем кофеина. Травяные отвары, снижающие сахар в крови, могут быть весьма разнообразны. Обычно они включают ромашку, одуванчик, подорожник, мяту, иван-чай, чабрец.
- Обеспечить поступление клетчатки. Идеальным источником в этом случае являются овощи, орехи, семена и многие фрукты. Необходимо употреблять именно цельную пищу. Такой подход к ежедневной диете позволяет очистить кровоток и поддерживать его в нормальном состоянии. Кроме того, растительная пища обеспечивает сжигание жира.
- Ежедневное употребление чеснока. Это ароматная приправа обладает огромным количеством преимущества для здоровья. Последние исследования показывают, что чеснок обеспечивает замедление всасывания сахара в кровь.
- Отдых и сон. Важным моментом в профилактике диабета является полноценный здоровый сон. Его недостаток является определенной формой стресса. Экспериментальным путем было установлено, что у лиц с хроническим недосыпом присутствует выработка гормона Грелина. При образовании его в большом количестве, организм получает сигнал к потреблению пищи. Но если желудок достаточно наполнен, то человек начинает потреблять именно сладости для подавления чувство голода.
Диетологи советую, в сезон, обязательно потреблять клубнику. Это ягода снижающая сахар в крови, должна присутствовать на столе у каждого. Помимо гипогликемических свойств, она богата витамином С и антиоксидантами.
На помощь приходят физические упражнения

Любое движение позволяет в той или иной мере укрепить сердечно-сосудистую систему, а значит улучшить кровоток. При физической активности мышцам требуется подпитка энергией, в виде глюкозы, которую они забирают из кровеносного русла. Тем самым улучшается работа поджелудочной железы.
Для снижения сахара достаточно выполнять хотя бы такие простые упражнения как:
- Подъем на пальцах. Исходное положение руки по швам, ноги чуть согнуты в коленях. Осуществить резкий подъем с пятки на носки и одновременно выбросить руки кверху. Затем занять исходное положение. Упражнение выполнять ежедневно по 15-20 раз, в 1-2 подхода.
- Резкое приседание. Принять стойку ноги на ширине плеч. Присесть так, чтобы бедра было под 90 градусов по отношению к туловищу, причем оно должно быть строго вертикально. Допускается до 15 раз, 1-2 раза в сутки.
- Наклоны туловища. Их можно делать резко вперед и осторожно в стороны. Важно, чтобы наклоны были глубокие, по 10-15 раз, в 1-2 подхода в день.
Можно снизить уровень сахара в крови народными средствами, лекарственными препаратами, физической культурой и некоторыми другими способами. Это позволит не просто улучшить состояние здоровья, но и значительно сбросить вес.
Главное не перестараться, подойти к решению проблеме разумно с учетом того, что при радикальных ограничениях есть риск развития гипогликемии.
Будьте здоровы!
Автор статьи

Образование: Гродненский государственный медицинский университет. Специальность: Врач терапевт.
Дополнительно окончил ГБОУ СПО ВО Борисоглебское медицинское училище, по специальности «Стоматология», квалификация «Зубной врач».
Ведущий специалист, по подготовке профессиональных кадров в ГБОУ СПО ВО Борисоглебское медицинское училище. В 2008 году окончил ГОУ ВПО Борисоглебский педагогический институт по специальности педагогика и психология, квалификация педагог-психолог.
Написано статей
Отличная статья 2
ibeauty-health.com
Как снизить сахар в крови без таблеток
Следить за уровнем сахара в крови важно даже в том случае, если обычно ваши показатели укладываются в норму — если же они превышают безопасный уровень и тем более, если у вас диагностирован преддиабет или диабет второго типа, контролировать уровень сахара жизненно важно. Разумеется, нужно соблюдать рекомендации врача и принимать препараты, им назначенные — но также стоит применять эти простые рекомендации, которые позволят удерживать уровень сахара в крови на безопасном уровне.
Делите углеводы на маленькие порции

Очень важно при нарушении уровня сахара в крови следить за количеством углеводов. Помните, что чем больше порция, тем выше будет уровень глюкозы — и наоборот. Поэтому разделите вашу дневную порцию углеводов на небольшие части — и ешьте их с каждым приемом пищи.
Соблюдайте правило трех

Правило это простое: в каждый прием пищи вы должны получать все три необходимых питательных вещества — углеводы, жиры и белки. Когда вы одновременно получаете разные питательные вещества, ваше пищеварение замедляется, и вы быстрее насыщаетесь и дольше чувствуете себя сытым. Только помните, что надо выбирать медленные, сложные углеводы, и мононенасыщенные жиры.
Изучите, в каких продуктах содержатся углеводы

Фрукты, богатые крахмалом овощи (например, картофель, горох и кукуруза), а также молоко и йогурт — все эти продукты богаты углеводами. Принимайте это во внимание при составлении рациона, помните, что углеводы — это не только макароны и хлеб.
Не бойтесь фруктов

Несмотря на то, что фрукты содержат углеводы, многие из них не только безопасны, но и полезны для регулирования уровня сахара в крови. Но важно помнить о мере и следить за тем, чтобы в одной порции фруктов не было больше 15 граммов углеводов: например, небольшое яблоко, ломтик дыни, чашка ягод — это вполне безопасные порции.
Ешьте достаточно

Самое плохое, что вы можете сделать — это голодать или есть недостаточно. Да, для людей с преддиабетом или диабетом второго типа важно держать вес на безопасном уровне, но отказ от еды в этом не поможет. Напротив, длительный отказ от пищи может привести к срыву и в итоге «утешению» опасными продуктами.
Завтракайте правильно

Правильный сытный завтрак — это очень важная составляющая здорового рациона. И самым полезным специалисты считают завтрак, состоящий из белка и углеводов — например, греческий йогурт, или отварные яйца и небольшой тост, или овсянка и кусочек сыра. Все эти блюда помогут надолго сохранить чувство сытости, а это особенно важно при нарушенном уровне сахара в крови.
Ешьте бобовые

Если у вас диабет или преддиабет, вам особенно важно повысить чувствительность к инсулину — и некоторые специфические продукты могут вам в этом помочь. Например, овес, ячмень и бобовые (например, чечевица). Дело в том, что волокна, которые содержатся в бобовых, поддерживают полезные бактерии в кишечнике, а также понизить резистентность к инсулину.
Не забывайте о специях

Корица, тмин, орегано, карри — эти специи также способны повысить чувствительность организма к инсулину. Еще одно полезное их свойство — они делают вкус блюд ярче и помогают снизить количество соли в продуктах — это тоже важно для людей, испытывающих проблемы с уровнем сахара в крови.
Кстати: 8 ранних признаков диабета, которые нельзя пропустить
www.goodhouse.ru
Как снизить сахар в крови в домашних условиях


Сухость во рту, жажда, неумеренный аппетит, обильное мочеиспускание, зуд, медленное заживление ранок, быстрая утомляемость, ухудшение зрения, частые приступы слабости – данные симптомы сигнализируют о повышенном уровне глюкозы. Знание, как снизить сахар в крови в домашних условиях, помогает предупредить развитие сахарного диабета, когда поджелудочная железа вырабатывает мало гормона инсулина.
Польза и вред сахара
После расщепления на глюкозу и фруктозу сахар всасывается в кровь. Его достаточный уровень необходим для функционирования головного мозга.
Инсулин преобразует избыток глюкозы в гликоген, который накапливают печень и мышцы. При снижении уровня сахара кровь в виде глюкозы транспортирует его в органы.
Сахар изготавливают из свеклы или сахарного тростника. Он содержит только калории, отсутствуют полезные вещества – витамины, минералы.
Снижение повышенного уровня сахара необходимо, поскольку продукт увеличивает содержание в крови мочевой кислоты, которая провоцирует атеросклероз, гипертоническую болезнь, подагру.
Злоупотребление сладким вызывает сахарный диабет. Поджелудочная железа вырабатывает недостаточно инсулина, что нарушает усвоение глюкозы. Клетки теряют возможность восстановить запасы энергии.
Разновидности диабета
Диабет первого типа. Прием пищи, содержащей углеводы, увеличивает в крови уровень сахара. Чтобы его усвоить, организм требует поступления инсулина.
Диабет второго типа. У организма снижена чувствительность тканей к инсулину. Больные страдают повышенной массой тела, им необходимо соблюдать диету.
Заболевание передается по наследству. Его развитию способствует повышенная масса тела, продолжительные стрессы, употребление стероидных гормонов, вирусные инфекции.
Сахарный диабет лечат только под наблюдением врача. В противном случае могут развиться осложнения – поражение кровеносных сосудов, почек, зрения, функций нервной системы.
Заболевания поджелудочной железы повышают сахар
Поджелудочная железа расположена в левом подреберье. Она вырабатывает биологически активные вещества, необходимые для жизнедеятельности организма.
Причина панкреатита, воспаления поджелудочной железы – застой секрета, который развивает в железе клеточный некроз.
Заболевания поджелудочной железы вызывают регулярное переедание, несдержанность в питании, пристрастие к спиртному, острой пище, сладкому, употребление в больших количествах цельного молока. Заболеванию предшествуют патологии желчевыводящих путей, желудочно-кишечного тракта.
Характерные симптомы – слабость, нервозность, утомляемость, тошнит, тяжесть в животе, увеличение частоты сердечных сокращений, хрипы в нижних отделах легких, результаты анализов показывают повышенный уровень сахара в крови.
При появлении боли в области поджелудочной железы прекратить прием пищи.
Норма сахара в крови
Содержание глюкозы в крови варьируется в узких границах. Считается нормой, если натощак перед завтраком уровень сахара – 3.3-5.5 ммоль/л у мужчин и женщин.
Через 10-15 минут после еды сахар в крови повышается, через час достигает максимума, спустя пару часов снижается до нормы.
Непродолжительные физические упражнения повышают уровень глюкозы. Длительная нагрузка наоборот, снижает.
Потребность снизить сахар в крови возникает при диабете, поражениях печени, стрессах, чрезмерном поступлении углеводов с пищей, приеме кофеина, адреналина, повышенной активности щитовидной железы, надпочечников, гипофиза, заболеваниях поджелудочной железы.
Гипогликемию, нехватку уровня глюкозы, вызывает передозировка инсулина, голодание, недостаточная выработка гормонов щитовидной железой, надпочечниками.
Снижение сахара в крови его разумным употреблением


Чтобы не пришлось лечить диабет или заболевание поджелудочной железы, в течение дня употреблять разумное количество сладостей. Интересно, что норм потребления сладкого не существует.
Некоторые врачи убеждены, что здоровым молодым людям, не подвергающим организм значительным физическим нагрузкам, достаточно до 80 грамм сахара в день.
Данную норму покрывает употребление пары бутылочек «Фанты» (0,3л). В чайной ложке до 7г сахарного песка. Нетрудно посчитать, сколько сладкого сверх нормы поступает в течение дня с чаем или кофе.
Чтобы организм получил витамины, минеральные вещества, полезно ограничить употребление сладостей и одновременно включить в рацион сладкие натуральные продукты: курагу, изюм, хурму, яблоки, груши, сливы, виноград, морковь, мед.
Как снизить сахар в крови заменителями
Иногда для снижения массы тела полезно некоторое время вместо сахарного песка добавлять в чай или кофе аспартам.
Аспартам («сластенин») открыт в 1965 году, он в 200 раз слаще сахара. Считается, что продукт не оказывает побочных действий, не содержит калорий. Таблетки хорошо растворяются в теплой и холодной воде, при кипячении утрачивают сладость.
Сахарин запрещен в некоторых странах, поскольку не усваивается организмом. Требует осторожности при анемии, заболеваниях сосудов, нарушениях пищеварения.
Ксилит при длительном применении вызывает нарушение функции желудочно-кишечного тракта, ухудшает зрение.
Цикломат натрия менее сладкий, чем сахарин, но более устойчив к высокой температуре. В США запрещен в 1969 году.
Промышленная фруктоза слаще сахара, но ее прием сложно дозировать. Чрезмерное употребление образует в крови избыток триглицеридов и мочевой кислоты.
Снижение уровня сахара в крови продуктами в домашних условиях
При диабете полезна диета на чернике. В составе масса дубильных веществ и глюкозидов, поэтому ягоды и отвар листьев черники полезно употреблять, чтобы снизить сахар в крови.
- Заварить 1ч.л. измельченных черничных листьев в стакане кипятка, настоять 30 мин, процедить.
Принимать 1/3 стакана 3 раза в день.
При замедленных обменных процессах, для нормализации уровня глюкозы в крови полезна диета на свежих огурцах – овощ содержит инсулиноподобное вещество, снижает аппетит.
Гречка – незаменимый продукт, снижающий сахар в крови. Для лечения полезно приготовить следующий состав:
- Крупу вымыть, прожарить без добавления масла, перемолоть в кофемолке.
Хранить в закрытой стеклянной посуде.
Способ приготовления:
- Залить 2с.л. гречишного порошка кефиром или простоквашей, настоять 12 часов.
Принимать за час до еды.
Топинамбур (земляная груша) нормализует работу желудочно-кишечного тракта, слабит, снижает уровень сахара в крови.
- Из свежих клубней готовить салаты или принимать по 1ч.л. порошка.
Рецепт приготовления порошка:
- Клубеньки вымыть, высушить, мелко нарезать, растереть.
Топинамбур полезен при сосудистых и обменных заболеваниях, позволяет уменьшить дневную дозу инсулина.
Капуста богата клетчаткой, пектинами, витаминами, веществами, которые подавляют развитие болезнетворных бактерий. Капустный сок способствует выведению жидкости из организма, помогает понизить сахар в крови.
Сок редки полезен желчегонным, противовоспалительным, противомикробным действием, способствует нормализации уровня холестерина, растворению камней в почках и желчном пузыре, показан при холецистите. В сочетании с медом его применяют как отхаркивающее средство.
Сок из редьки снижает сахар в крови, помогает при застойных явлениях в желудочно-кишечном тракте. Средство от запора, увеличения лактации.
Картофельный сок понижает уровень глюкозы в крови, помогает при нарушениях пищеварения:
- Принимать 0,5 стакана сока картофеля 2 раза в день за полчаса до еды.
При диабете полезен свекольный сок:
- Принимать в свежем виде 4 раза в день по 1/2с.л.
Уровень сахара в крови также снижают соки моркови, кабачков, тыквы, помидор.
Для снижения уровня сахара необходим цинк, он входит в состав инсулина, катализатор химических реакций.
Цинком богаты устрицы, пророщенная пшеница, пивные дрожжи. Употребление белого хлеба увеличивает дефицит цинка.
Опыты на крысах показали, что злоупотребление белым хлебом, сладостями приводит к резким колебаниям уровня сахара в крови, вызывает биологическую потребность в алкоголе. Метаболизм нарушает выделение значительного количества инсулина для преобразования поступившего с питанием сахара. Кофеин, никотин усугубляют потребность в спиртном.
Таким образом, чтобы бросить пить, необходимо в первую очередь нормализовать рацион питания.
Как снизить сахар в крови народными средствами
В начальной стадии сахарного диабета полезно принимать заваренные листья земляники. Настой растворяет песок в почках, оказывает мочегонное, потогонное, противовоспалительное действие.
Чай из заваренных листьев лесной малины, употребляемый в теплом виде, снижает сахар в крови, очищает кровь. Лучшие лечебные свойства у трех верхних листиков.
Корни и зелень петрушки укрепляют сосуды, понижают в крови уровень сахара.
Молодые листья одуванчика содержат инсулин, их употребляют в виде салатов:
- Замочить листья на полчаса, просушить, мелко порезать, добавить петрушку, укроп, яичный желток, заправить сметаной или растительным маслом.
Рецепт из корней одуванчика:
- Заварить 1ч.л. мелко порезанных корней стаканом кипятка, настоять 20 минут, процедить.
Принимать по 1/4 стакана 3-4 раза в день.
Крапива повышает свертываемость крови, гемоглобин, снижает уровень сахара в крови, оказывает мочегонное действие. Применяют при заболеваниях почек, желчного и мочевого пузыря.
Из листьев молодых побегов варят щи, салаты, чаи, на зиму листья сушат.
- Заварить 50г свежих листьев крапивы 0,5л кипятка в стеклянной или эмалированной посуде, настаивать 2 часа, процедить.
Принимать по 1ч.л. 3 раза в день до еды.
Для снижения сахара полезно принимать аптечный экстракт элеутерококка колючего – по 20 капель 2-3 раза в день до еды.
Лавровый лист помогает при нарушении функции поджелудочной железы, повышенном содержании сахара в крови:
- Заварить в термосе 10 листьев лаврового листа 300 мл кипятка, через сутки процедить.
Принимать по 50 мл за полчаса до еды в течение двух недель.
Горькие растения лук, перец, пижма, полынь и другие улучшают работу поджелудочной железы, печени, снижают сахар в крови, способствуют скорейшему устранению последствий инфаркта, аритмии.
При диабете помогает сок подорожника – принимать по 1-2с.л. 3 раза в день.
Рецепт из березовых почек:
- Заварить 3с.л. березовых почек 0,5л кипятка, настоять 6 часов.
Выпить настой в течение суток. Через 1-2 недели лечения уровень сахара в крови снижается.
Куркума очищает кровь, полезна для профилактики запоров, помогает понизить сахар в крови:
- Заварить небольшое количество (на кончике ножа) стаканом кипятка, настоять.
Принимать 2 раза в день, чтобы понизить уровень глюкозы в крови.
Народная медицина рекомендует лечить сахарный диабет пивными дрожжами:
- Принимать сухие очищенные дрожжи по 2ч.л. 3 раза в день.
Снижение сахара физическими упражнениями
Медицинские исследования подтверждают, что физкультурные упражнения понижают уровень глюкозы при сахарном диабете и повышают ее уровень при гипогликемии.
Для выработки инсулина помимо правильного питания необходимо достаточное пребывание на солнце.
При занятиях ходьбой, бегом, велосипедом, плаванием лыжами необходимо каждые 20-30 минут пить минеральную воду, настой плодов шиповника. Максимальный перерыв между приемами пищи – 2 часа.
www.silazdorovya.ru














 На сегодняшний день на фармакологическом рынке существует много лекарств, в состав которых входит кальций. Казалось бы, этот микроэлемент – важная составляющая часть костной ткани, прием кальция при переломе принесет пользу, и чем больше доза, тем лучше для человека. Но не все так просто. Во-первых, в некоторых препаратах кальций находится в форме, которая плохо усваивается организмом. Во-вторых, необходимо точно соблюдать дозировку, периодически проверять уровень данного микроэлемента в крови. Ведь избыток кальция приводит к проблемам с сердечно-сосудистой системой, способствует образованию камней в почках и желчном пузыре. Потому к выбору лекарства необходимо подходить с особым вниманием.
На сегодняшний день на фармакологическом рынке существует много лекарств, в состав которых входит кальций. Казалось бы, этот микроэлемент – важная составляющая часть костной ткани, прием кальция при переломе принесет пользу, и чем больше доза, тем лучше для человека. Но не все так просто. Во-первых, в некоторых препаратах кальций находится в форме, которая плохо усваивается организмом. Во-вторых, необходимо точно соблюдать дозировку, периодически проверять уровень данного микроэлемента в крови. Ведь избыток кальция приводит к проблемам с сердечно-сосудистой системой, способствует образованию камней в почках и желчном пузыре. Потому к выбору лекарства необходимо подходить с особым вниманием. Препарат является монокомпонентным, используется для сращивания костей при переломах. Выпускается в форме таблеток и ампул для инъекций.
Препарат является монокомпонентным, используется для сращивания костей при переломах. Выпускается в форме таблеток и ампул для инъекций.

 Остеогенон является одним из наиболее эффективных препаратов при переломе костей. В его состав входят кальций и фосфор, коллаген, а также неколагенновые пептиды. Основное преимущество данного средства – кальций доставляется непосредственно в кости, восполняя его дефицит, не откладывается в почках, не обостряет мочекаменную болезнь.
Остеогенон является одним из наиболее эффективных препаратов при переломе костей. В его состав входят кальций и фосфор, коллаген, а также неколагенновые пептиды. Основное преимущество данного средства – кальций доставляется непосредственно в кости, восполняя его дефицит, не откладывается в почках, не обостряет мочекаменную болезнь. Препараты для быстрого срастания костей при переломе должны назначаться врачом. Даже перед покупкой витаминов или хондропротекторов необходима консультация специалиста.
Препараты для быстрого срастания костей при переломе должны назначаться врачом. Даже перед покупкой витаминов или хондропротекторов необходима консультация специалиста.




 Хрящевая ткань состоит из хондроитина и глюкозамина, а применение препаратов с этими составляющими форсирует сращивание костей. Рекомендуется пить хондроитин сразу после травмы.
Хрящевая ткань состоит из хондроитина и глюкозамина, а применение препаратов с этими составляющими форсирует сращивание костей. Рекомендуется пить хондроитин сразу после травмы. При открытых переломах в связи с высоким риском инфицирования раны целесообразно принимать иммуномодуляторы. Особенно полезны препараты натурального происхождения, а для лечения травм, требующих хирургического вмешательства и эндопротезирования, используют анаболические гормоны.
При открытых переломах в связи с высоким риском инфицирования раны целесообразно принимать иммуномодуляторы. Особенно полезны препараты натурального происхождения, а для лечения травм, требующих хирургического вмешательства и эндопротезирования, используют анаболические гормоны. Фото 1. Кальций делает кости такими же крепкими, как ракушки, из которых его добывают. Источник: Flickr (Garrett Coakley).
Фото 1. Кальций делает кости такими же крепкими, как ракушки, из которых его добывают. Источник: Flickr (Garrett Coakley). Фото 2. Для восстановления кости организму требуется дополнительный строительный материал. Источник: Flickr (Tiina Allik).
Фото 2. Для восстановления кости организму требуется дополнительный строительный материал. Источник: Flickr (Tiina Allik). Препараты для лечения переломов
Препараты для лечения переломов
 Однако, после выявления первых симптомов заболевания лучше обратится к специалисту:
Однако, после выявления первых симптомов заболевания лучше обратится к специалисту:
 Вещество используется для смазывания пораженного участка кожного покрова. Регулярное применение мази помогает убрать физические проявления болезни и устранить первопричину возникновения недуга.
Вещество используется для смазывания пораженного участка кожного покрова. Регулярное применение мази помогает убрать физические проявления болезни и устранить первопричину возникновения недуга.
 Товар медицинского назначения стимулирует регенерацию верхних слоев кожного покрова.
Товар медицинского назначения стимулирует регенерацию верхних слоев кожного покрова. 
 Небольшой охлаждающий эффект средства позволяет уменьшить болевые ощущения.
Небольшой охлаждающий эффект средства позволяет уменьшить болевые ощущения.
 Лекарственное средство имеет широкий спектр действия, уничтожая множество различных микроорганизмов.
Лекарственное средство имеет широкий спектр действия, уничтожая множество различных микроорганизмов. Остатки мази смывать не требуется.
Остатки мази смывать не требуется. В результате могут появляться кожные эрозии и язвочки.
В результате могут появляться кожные эрозии и язвочки.
 Позднее в месте поражения возникает припухлость и покраснение, появляются мелкие трещинки, болезненность усиливается.
Позднее в месте поражения возникает припухлость и покраснение, появляются мелкие трещинки, болезненность усиливается.
 Сами повреждения кожи при этом обрабатываются нейтральным средством, например, вазелином. Важно отказаться от курения и организовать правильное, богатое белками и витаминами, питание.
Сами повреждения кожи при этом обрабатываются нейтральным средством, например, вазелином. Важно отказаться от курения и организовать правильное, богатое белками и витаминами, питание.
 Всё прошло идеально с точки зрения логистики, строго по времени. Так же получил удовольствие эстетическое и как пациент и как человек. Я мог общаться и это общение доставило мне огромное удовольствие. Нижайший поклон доктору УЗИ.
Всё прошло идеально с точки зрения логистики, строго по времени. Так же получил удовольствие эстетическое и как пациент и как человек. Я мог общаться и это общение доставило мне огромное удовольствие. Нижайший поклон доктору УЗИ.

 Такая мазь не только хорошо устраняет признаки заболевания, но и улучшает процесс заживления. Использование мази должно быть параллельным как для ликвидации боли, так и при ранках и ссадинах. Если болезнь продолжительная, то врач может отправить пациента на лабораторные анализы, а именно соскоб, который поможет установить возбудителя. Часто это стафило- и стрептококки, грибки. Возможно также проведение анализа на определение в крови витаминов В. Чтобы пациент выздоровел, требуется терапия определенного возбудителя.
Такая мазь не только хорошо устраняет признаки заболевания, но и улучшает процесс заживления. Использование мази должно быть параллельным как для ликвидации боли, так и при ранках и ссадинах. Если болезнь продолжительная, то врач может отправить пациента на лабораторные анализы, а именно соскоб, который поможет установить возбудителя. Часто это стафило- и стрептококки, грибки. Возможно также проведение анализа на определение в крови витаминов В. Чтобы пациент выздоровел, требуется терапия определенного возбудителя. При наличии грибка лучше снизить потребление пациентом быстрых углеводов. Лучше всего есть овощи, вареное мясо, фрукты, а острое и соленое необходимо исключить.
При наличии грибка лучше снизить потребление пациентом быстрых углеводов. Лучше всего есть овощи, вареное мясо, фрукты, а острое и соленое необходимо исключить. Кроме того, подойдет льняное или оливковое масло. Чтобы провести процедуру, необходимо взять масло в количестве две столовые ложки, нагреть его на паровой бане и смочить ватный диск. После этого приложить к воспаленному участку и подержать двадцать минут.
Кроме того, подойдет льняное или оливковое масло. Чтобы провести процедуру, необходимо взять масло в количестве две столовые ложки, нагреть его на паровой бане и смочить ватный диск. После этого приложить к воспаленному участку и подержать двадцать минут. Чтобы изготовить лечебный препарат, нужно соединить двадцать капель рыбьего жира и 200 мл жидкого натурального меда. В растворе смачивается ватный диск и прикладывается к воспаленным областям на пятнадцать минут. Рекомендуется проводить такую процедуру два раза в сутки.
Чтобы изготовить лечебный препарат, нужно соединить двадцать капель рыбьего жира и 200 мл жидкого натурального меда. В растворе смачивается ватный диск и прикладывается к воспаленным областям на пятнадцать минут. Рекомендуется проводить такую процедуру два раза в сутки. Для этого берется одна небольшая ложка соды и смешивается со стаканом воды. К 50 мл раствора добавляется ампула витамина. Таким средством нужно обрабатывать кожу на губах несколько раз в день. Рекомендуется проводить процедуру после приема пищи.
Для этого берется одна небольшая ложка соды и смешивается со стаканом воды. К 50 мл раствора добавляется ампула витамина. Таким средством нужно обрабатывать кожу на губах несколько раз в день. Рекомендуется проводить процедуру после приема пищи.
 Второй тип предназначается для терапии стоматита, причина которого – стрептококковая инфекция.
Второй тип предназначается для терапии стоматита, причина которого – стрептококковая инфекция.
 До полного выздоровления нельзя пить газировку и алкоголь. Правильное питание желательно дополнить еще и пивными дрожжами, содержащими большое количество витамина В2.
До полного выздоровления нельзя пить газировку и алкоголь. Правильное питание желательно дополнить еще и пивными дрожжами, содержащими большое количество витамина В2.
 Ранее любая встряска иммунитета — и губы становились обветренными, с ранками. Сейчас понимаю, виноват вовсе не ветер, а множественные дефициты. Вдобавок — неправильное питание. Исправилась я благодаря Лене: изменила свой рацион (посмотрите схему от аллергии), потеряла лишний вес, избавилась от заед, седины, облысения и герпеса.
Ранее любая встряска иммунитета — и губы становились обветренными, с ранками. Сейчас понимаю, виноват вовсе не ветер, а множественные дефициты. Вдобавок — неправильное питание. Исправилась я благодаря Лене: изменила свой рацион (посмотрите схему от аллергии), потеряла лишний вес, избавилась от заед, седины, облысения и герпеса. Бороться с этим явлением нужно обязательно, поскольку открытые ранки являются дополнительным источником инфицирования и неудобства для ребенка.
Бороться с этим явлением нужно обязательно, поскольку открытые ранки являются дополнительным источником инфицирования и неудобства для ребенка. Ребенок младшего возраста может сосать пальцы, грызть ногти и есть немытые ягоды и фрукты. Встречаются заеды в уголках губ у ребенка при привычке облизывать их, особенно в холодную погоду.
Ребенок младшего возраста может сосать пальцы, грызть ногти и есть немытые ягоды и фрукты. Встречаются заеды в уголках губ у ребенка при привычке облизывать их, особенно в холодную погоду.
 Препарат должен обязательно включать витамины группы В и никотиновую кислоту (витамин РР). Предпочтительный вариант – выбрать сбалансированный витаминный препарат, рассчитанный на возраст заболевшего ребенка. Особенно популярны:
Препарат должен обязательно включать витамины группы В и никотиновую кислоту (витамин РР). Предпочтительный вариант – выбрать сбалансированный витаминный препарат, рассчитанный на возраст заболевшего ребенка. Особенно популярны: С этой же целью на ранки можно наносить мед, сливочное масло, сок огурца, алоэ или каланхоэ, а также содержимое капсул препарата Аевит.
С этой же целью на ранки можно наносить мед, сливочное масло, сок огурца, алоэ или каланхоэ, а также содержимое капсул препарата Аевит.

 Заеды в уголках рта могут проходить самостоятельно, однако, это долгий и болезненный процесс. Если вы хотите избавиться от них быстро, то вам придется поспособствовать этому.
Заеды в уголках рта могут проходить самостоятельно, однако, это долгий и болезненный процесс. Если вы хотите избавиться от них быстро, то вам придется поспособствовать этому.

 Через одну-три минуты судорожные движения замедляются, и тело расслабляется, иногда включая кишечник или мочевой пузырь. Человек может глубоко вздохнуть и вернуться к более нормальному дыханию.
Через одну-три минуты судорожные движения замедляются, и тело расслабляется, иногда включая кишечник или мочевой пузырь. Человек может глубоко вздохнуть и вернуться к более нормальному дыханию. Чтобы предложить помощь:
Чтобы предложить помощь:
 Человек также может нанести вред ротовой полости.Человек может прикусить язык, губы и щеки. Могут быть переломаны зубы, повреждены пародонтальные связки, травмирован височно-нижнечелюстной сустав. Ночные эпилептические припадки возникают во время сна и могут возникать бессознательно. Стоматологи могут помочь пациентам, которые бессознательно испытывают ночные эпилептические припадки, а также пациентам, которые испытывают негативные пероральные побочные эффекты противосудорожных препаратов.
Человек также может нанести вред ротовой полости.Человек может прикусить язык, губы и щеки. Могут быть переломаны зубы, повреждены пародонтальные связки, травмирован височно-нижнечелюстной сустав. Ночные эпилептические припадки возникают во время сна и могут возникать бессознательно. Стоматологи могут помочь пациентам, которые бессознательно испытывают ночные эпилептические припадки, а также пациентам, которые испытывают негативные пероральные побочные эффекты противосудорожных препаратов. Генерализованные судороги возникают в коре больших полушарий головного мозга. Фокальные припадки, которые также называются парциальными припадками, происходят в одной или нескольких областях и на одной стороне мозга.(1,4) Внутри этих двух категорий есть много подтипов.
Генерализованные судороги возникают в коре больших полушарий головного мозга. Фокальные припадки, которые также называются парциальными припадками, происходят в одной или нескольких областях и на одной стороне мозга.(1,4) Внутри этих двух категорий есть много подтипов. Затем тело расширяется и выпрямляется. Это может происходить неоднократно. У человека могут быть непроизвольные подергивания рук и ног, сгибание и сокращение рук и ног и потеря контроля над мочевым пузырем.(2, 13) Человека может вызвать рвота, которая может быть серьезной из-за риска аспирации. Человек может потерять или не потерять сознание.
Затем тело расширяется и выпрямляется. Это может происходить неоднократно. У человека могут быть непроизвольные подергивания рук и ног, сгибание и сокращение рук и ног и потеря контроля над мочевым пузырем.(2, 13) Человека может вызвать рвота, которая может быть серьезной из-за риска аспирации. Человек может потерять или не потерять сознание. (13,17) Причины судорог включают болезнь, стресс, высокую температуру, неправильное развитие мозга, обезвоживание, родовые травмы, травмы головы, отмену наркотиков и инсульт. (4,17,18) Лихорадочные судороги у детей могут возникать при температуре выше 101 градуса по Фаренгейту. (13) Травмы головного мозга, такие как сотрясение мозга с быстрым ускорением и замедлением работы мозга, могут вызвать нарушение функций мозга.(18) Задокументировано, что лишение сна вызывает судороги. (3) Некоторые приступы идиопатические. (9)
(13,17) Причины судорог включают болезнь, стресс, высокую температуру, неправильное развитие мозга, обезвоживание, родовые травмы, травмы головы, отмену наркотиков и инсульт. (4,17,18) Лихорадочные судороги у детей могут возникать при температуре выше 101 градуса по Фаренгейту. (13) Травмы головного мозга, такие как сотрясение мозга с быстрым ускорением и замедлением работы мозга, могут вызвать нарушение функций мозга.(18) Задокументировано, что лишение сна вызывает судороги. (3) Некоторые приступы идиопатические. (9) (19,24) NutraSweet — это торговая марка аспартама, одобренная Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов и признанная в целом безопасной. (15,20,21) Whole Foods называет аспартам неприемлемым подсластителем. (12,19,21,22)
(19,24) NutraSweet — это торговая марка аспартама, одобренная Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов и признанная в целом безопасной. (15,20,21) Whole Foods называет аспартам неприемлемым подсластителем. (12,19,21,22) Также могут использоваться дивапроекс натрия (Депакот), вальпроевая кислота (Депакот) и топирамат (Топамакс). (2,5,16,18,19,25,26) Побочные эффекты некоторых из этих лекарств могут включать повреждение печени или поджелудочной железы, нарушение агрегации тромбоцитов, потерю волос, увеличение веса, расстройство желудка, диарею и тошноту. Каннабидиол использовался для лечения устойчивых приступов. (25,26,27)
Также могут использоваться дивапроекс натрия (Депакот), вальпроевая кислота (Депакот) и топирамат (Топамакс). (2,5,16,18,19,25,26) Побочные эффекты некоторых из этих лекарств могут включать повреждение печени или поджелудочной железы, нарушение агрегации тромбоцитов, потерю волос, увеличение веса, расстройство желудка, диарею и тошноту. Каннабидиол использовался для лечения устойчивых приступов. (25,26,27) (24) В настоящее время от эпилепсии нет лекарства. Однако припадки можно контролировать с помощью лекарств, диеты, электрических устройств (1,2,29) или хирургического вмешательства. (13) Сообщается, что большинство припадков не вызывают повреждения головного мозга, но несколько продолжительных припадков могут вызвать обширный ущерб. (27) Эпилепсия может быть опасной для жизни, если ее не лечить или контролировать. (20)
(24) В настоящее время от эпилепсии нет лекарства. Однако припадки можно контролировать с помощью лекарств, диеты, электрических устройств (1,2,29) или хирургического вмешательства. (13) Сообщается, что большинство припадков не вызывают повреждения головного мозга, но несколько продолжительных припадков могут вызвать обширный ущерб. (27) Эпилепсия может быть опасной для жизни, если ее не лечить или контролировать. (20)
 Чтобы обеспечить надлежащее удаление биопленки и снизить риск развития гиперплазии десен, необходимы частые повторные визиты. (17)
Чтобы обеспечить надлежащее удаление биопленки и снизить риск развития гиперплазии десен, необходимы частые повторные визиты. (17) Мне прописали противосудорожные препараты и отправили домой.
Мне прописали противосудорожные препараты и отправили домой. Я чувствовал себя слабым и как будто мое тело вибрировало. Я чувствовал себя вне своего тела.
Я чувствовал себя слабым и как будто мое тело вибрировало. Я чувствовал себя вне своего тела. Припадок возникает, когда мозг получает аномальные электрические сигналы, которые могут нарушить нормальную электрическую активность мозга. Существует множество задокументированных триггеров припадков, таких как болезнь , инсульт, травма, семейный анамнез и диета. Эпилепсию нельзя вылечить, но припадки можно контролировать и лечить с помощью соответствующих лекарств, диеты, хирургии и электронных устройств.
Припадок возникает, когда мозг получает аномальные электрические сигналы, которые могут нарушить нормальную электрическую активность мозга. Существует множество задокументированных триггеров припадков, таких как болезнь , инсульт, травма, семейный анамнез и диета. Эпилепсию нельзя вылечить, но припадки можно контролировать и лечить с помощью соответствующих лекарств, диеты, хирургии и электронных устройств. 5.
5. Общая стоматология 2003,51 (4): 361; тест 367.
Общая стоматология 2003,51 (4): 361; тест 367. ТОМ 21. NO. 5.
ТОМ 21. NO. 5. BMC Medicine (2017) 15:95 DOI 10.1186 / s12916-017-0845-1
BMC Medicine (2017) 15:95 DOI 10.1186 / s12916-017-0845-1
 Нормальный пульс здорового взрослого человека составляет 60-100 ударов. При этом у женщин пульс немного выше, чем у мужчин (при одинаковом возрасте, весе, росте, телосложении) в среднем, сердце женщины стучит чаще, чем сердце мужчины, на 6-8 ударов.
Нормальный пульс здорового взрослого человека составляет 60-100 ударов. При этом у женщин пульс немного выше, чем у мужчин (при одинаковом возрасте, весе, росте, телосложении) в среднем, сердце женщины стучит чаще, чем сердце мужчины, на 6-8 ударов. После 40 лет с проявлением возрастных изменений в сердце и сосудах пульс может ещё немного повыситься. Норма пульса для женщин 40-50 лет составляет 75-80 ударов в минуту.
После 40 лет с проявлением возрастных изменений в сердце и сосудах пульс может ещё немного повыситься. Норма пульса для женщин 40-50 лет составляет 75-80 ударов в минуту. С наступлением беременности пульс женщины повышается. Размер увеличения определяется состоянием организма и стадией вынашивания (первый, второй или третий триместр), и в целом не превышает 20%.
С наступлением беременности пульс женщины повышается. Размер увеличения определяется состоянием организма и стадией вынашивания (первый, второй или третий триместр), и в целом не превышает 20%.
 развивается так называемая тахикардия беременных, которая выражается в ускорении сердцебиения до 100-110 ударов в минуту. К обычной тахикардии, представляющей собой сердечно-сосудистое заболевание, данное явление не имеет никакого отношения. Учащение пульса у беременных связанно с тем, что сердце вынужденно активнее перекачивать кровь, чтобы обеспечить кислородом не только мать, но и будущего ребенка, а также с гормональной перестройкой организма в тот период. Пульс у женщин возвращается в рамки нормы в пределах месяца после родов.
развивается так называемая тахикардия беременных, которая выражается в ускорении сердцебиения до 100-110 ударов в минуту. К обычной тахикардии, представляющей собой сердечно-сосудистое заболевание, данное явление не имеет никакого отношения. Учащение пульса у беременных связанно с тем, что сердце вынужденно активнее перекачивать кровь, чтобы обеспечить кислородом не только мать, но и будущего ребенка, а также с гормональной перестройкой организма в тот период. Пульс у женщин возвращается в рамки нормы в пределах месяца после родов.


 В медицине под пульсом понимают показатель частоты колебаний стенок сосудов, спровоцированных работой мышцы сердца. Параметр дает информацию о:
В медицине под пульсом понимают показатель частоты колебаний стенок сосудов, спровоцированных работой мышцы сердца. Параметр дает информацию о:
 Если пульс слишком частый, причина, вероятно, в:
Если пульс слишком частый, причина, вероятно, в: Неточные данные измерение пульса дает после:
Неточные данные измерение пульса дает после: Когда при измерении пульса обнаруживается, что удары похожи на приступы, неравномерны, частота выходит за пределы нормы, пришло время посетить врача. Если скорость пульса в минуту составляет 120 ударов, посещение доктора откладывать нельзя. Врач назначит ЭКГ, позволяющее выявить причины отклонений в ритме сердца.
Когда при измерении пульса обнаруживается, что удары похожи на приступы, неравномерны, частота выходит за пределы нормы, пришло время посетить врача. Если скорость пульса в минуту составляет 120 ударов, посещение доктора откладывать нельзя. Врач назначит ЭКГ, позволяющее выявить причины отклонений в ритме сердца. Фиксируются случаи потери сознания. Это симптомы серьезных заболеваний, выявить которые позволяет комплексное обследование пациента. Вероятнее всего причина в работе сердца, щитовидной железы со сбоями.
Фиксируются случаи потери сознания. Это симптомы серьезных заболеваний, выявить которые позволяет комплексное обследование пациента. Вероятнее всего причина в работе сердца, щитовидной железы со сбоями.



 Кирилл Ногалес
Кирилл Ногалес



















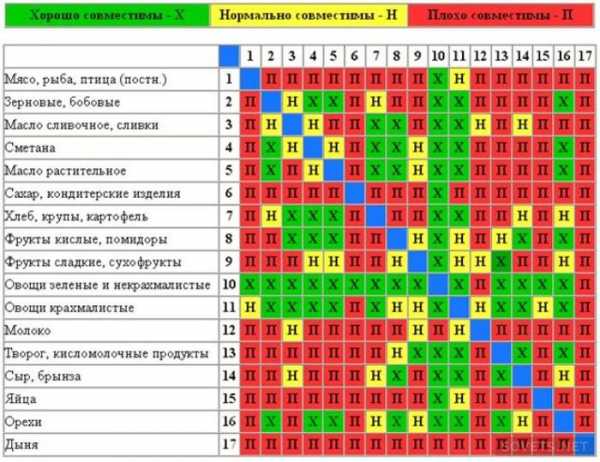

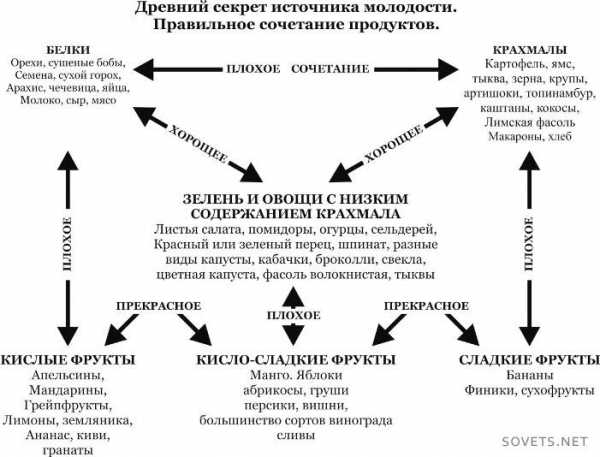

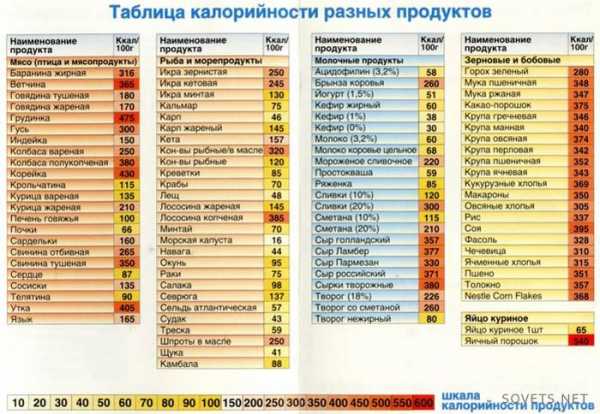

 Как правильно питаться, чтобы похудеть. Обучающее видео
Как правильно питаться, чтобы похудеть. Обучающее видео









 Меню на день 🥒 🍗 🍛 Что есть на завтрак, обед и ужин? Правильное питание. [polza.com]
Меню на день 🥒 🍗 🍛 Что есть на завтрак, обед и ужин? Правильное питание. [polza.com]



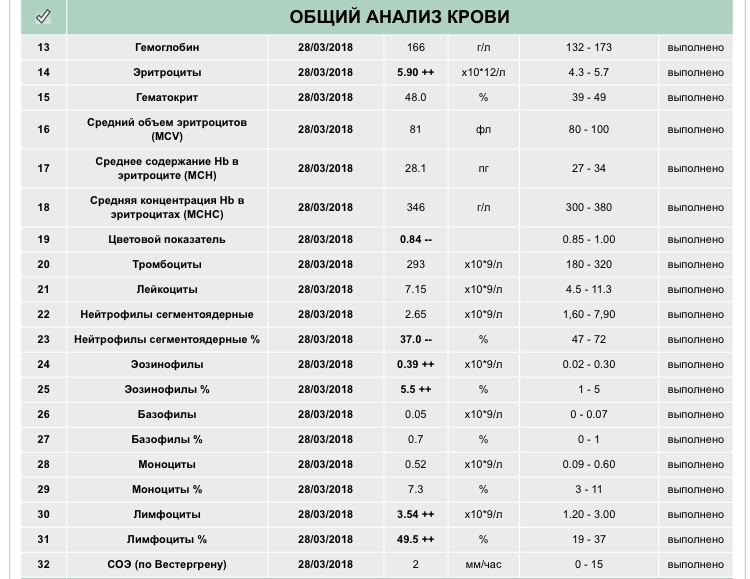

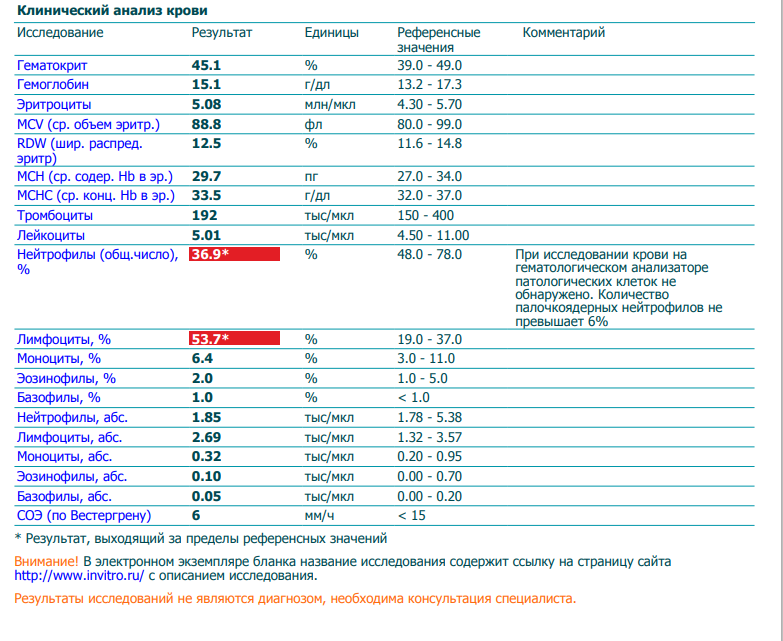 Особенное значение нужно уделить окружению женщины при беременности.
Особенное значение нужно уделить окружению женщины при беременности.
 Превышение количества нейтрофильных гранулоцитов в десятки раз может указывать на сепсис.
Превышение количества нейтрофильных гранулоцитов в десятки раз может указывать на сепсис.

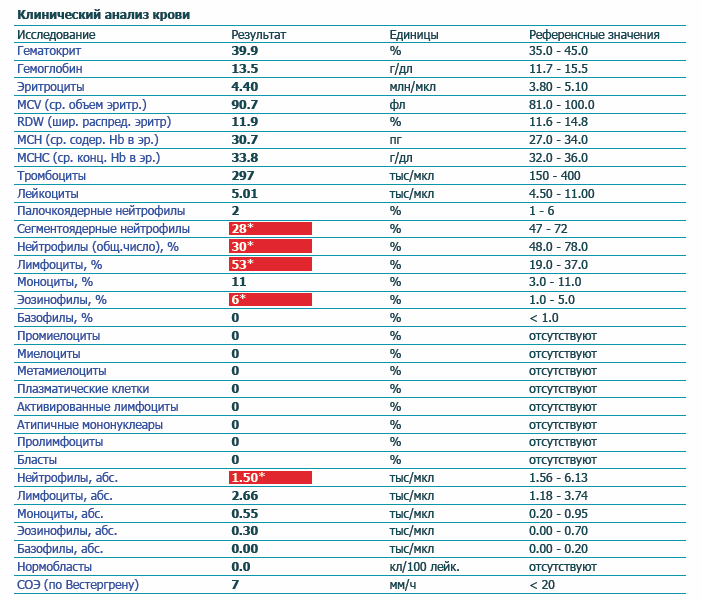

 Это возможно:
Это возможно: В таком случае содержание в крови этих элементов превышает уровень в 75 процентов. Если в крови высокое содержание миелоцитов (ранних форм лейкоцитов), то принято говорить о сдвиге лейкоцитарной формулы влево.
В таком случае содержание в крови этих элементов превышает уровень в 75 процентов. Если в крови высокое содержание миелоцитов (ранних форм лейкоцитов), то принято говорить о сдвиге лейкоцитарной формулы влево.
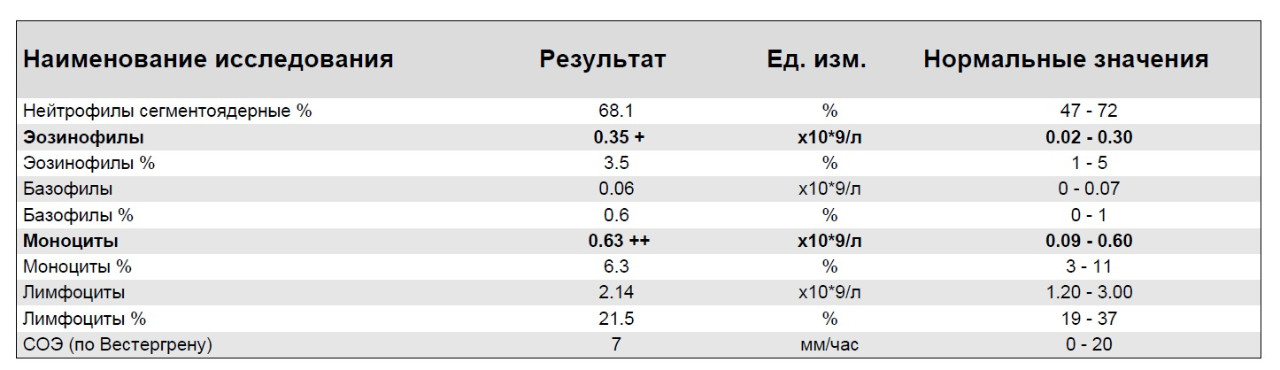
 Если нет симптомов инфекционного заболевания, то, скорее всего, такое изменение состава крови является преходящим. Однако если врач диагностирует высокий уровень этих клеток и при этом наблюдаются симптомы заболевания, надо, не откладывая, начинать лечение.
Если нет симптомов инфекционного заболевания, то, скорее всего, такое изменение состава крови является преходящим. Однако если врач диагностирует высокий уровень этих клеток и при этом наблюдаются симптомы заболевания, надо, не откладывая, начинать лечение.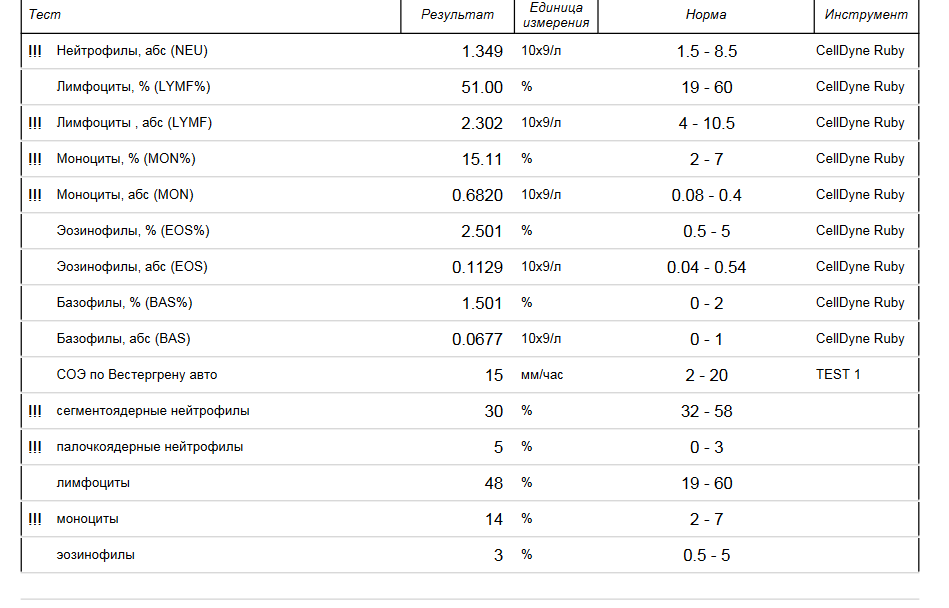
 Под увеличением сильного микроскопа эти ядра отчетливо просматриваются.
Под увеличением сильного микроскопа эти ядра отчетливо просматриваются.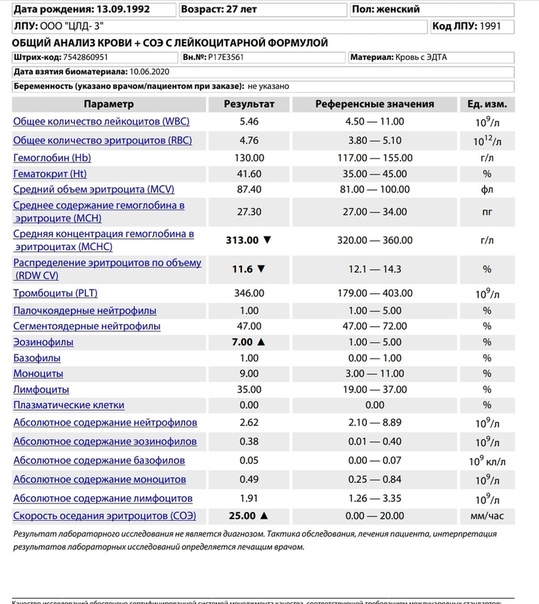

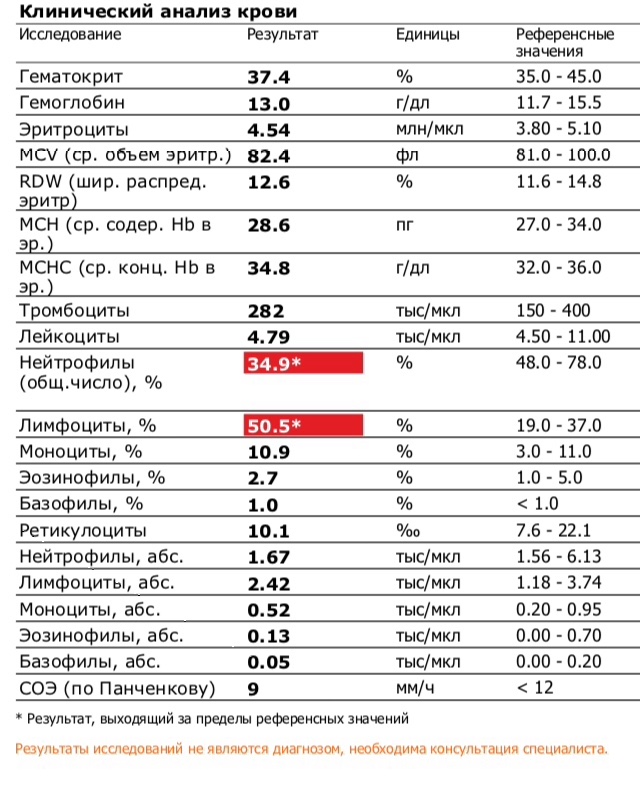 Это состояние возникает во 2-й половине беременности и характеризуется повышением артериального давления с эдемой (отеком) и/или с ненормальным количеством белка в моче.
Это состояние возникает во 2-й половине беременности и характеризуется повышением артериального давления с эдемой (отеком) и/или с ненормальным количеством белка в моче.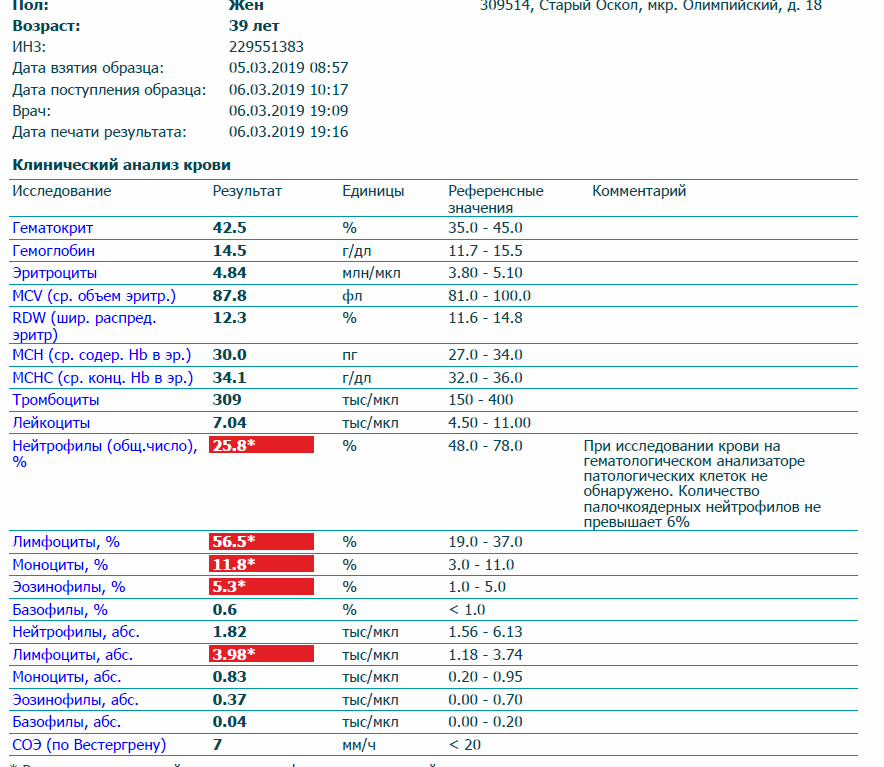
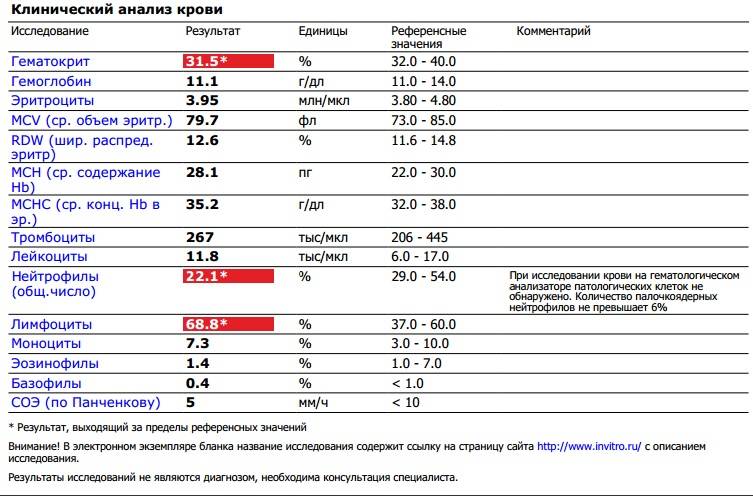
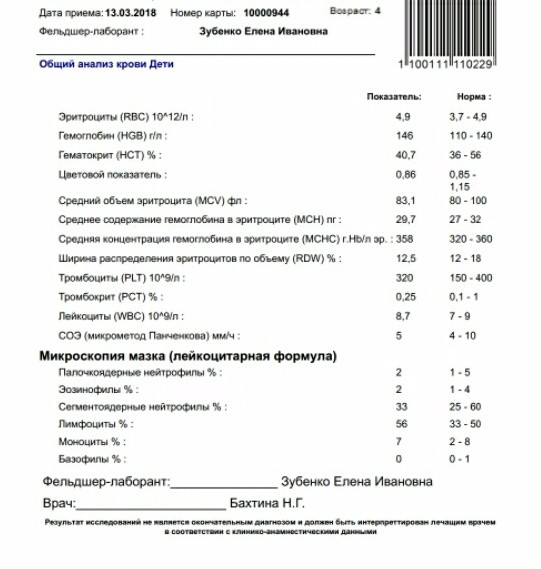 Селезенка – это орган, который помогает желудку бороться с инфекциями и удалять отработанные эритроциты.
Селезенка – это орган, который помогает желудку бороться с инфекциями и удалять отработанные эритроциты.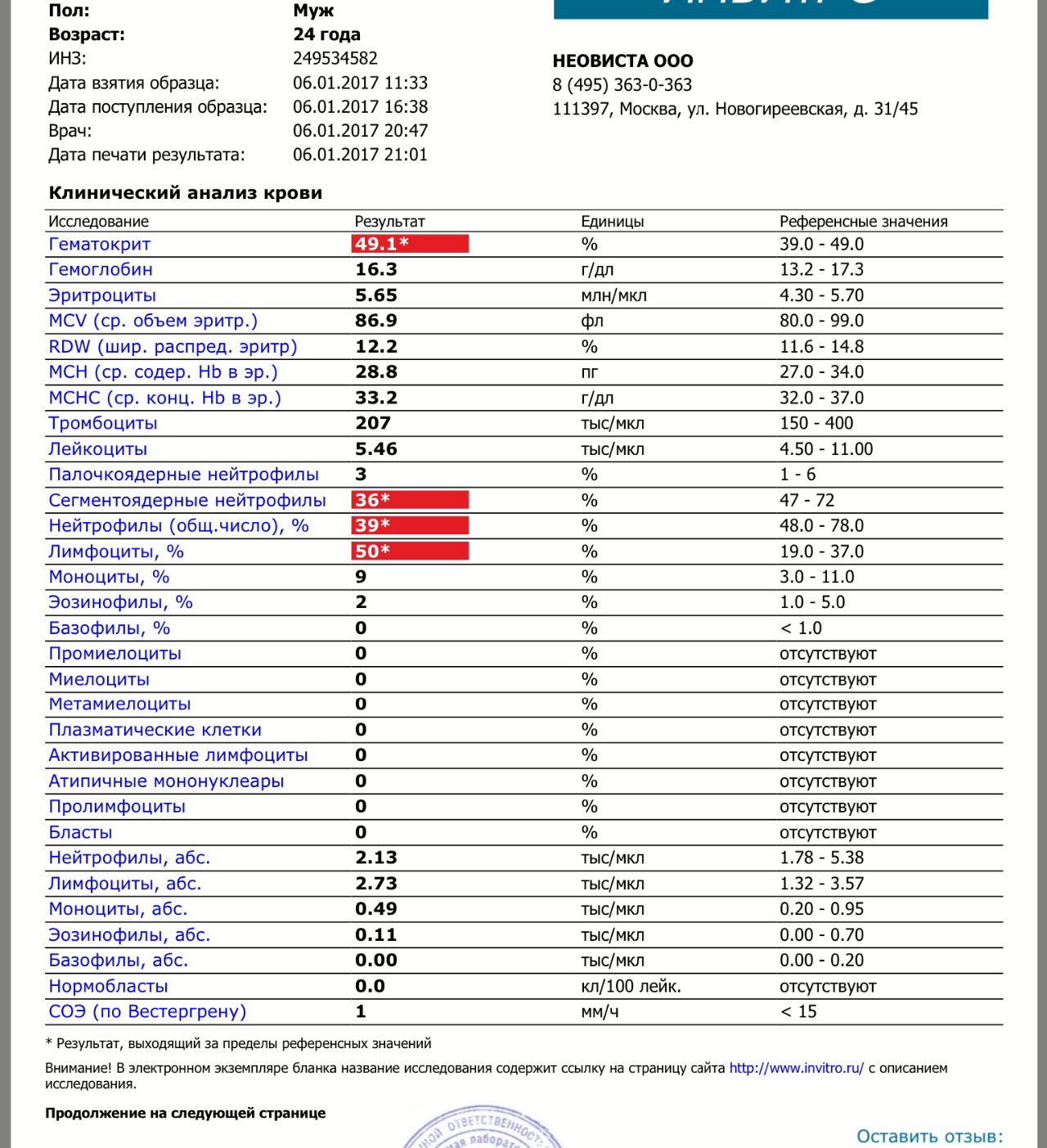 Это должен будет сделать врач, и только после того, как больной пройдет дополнительные обследования.
Это должен будет сделать врач, и только после того, как больной пройдет дополнительные обследования.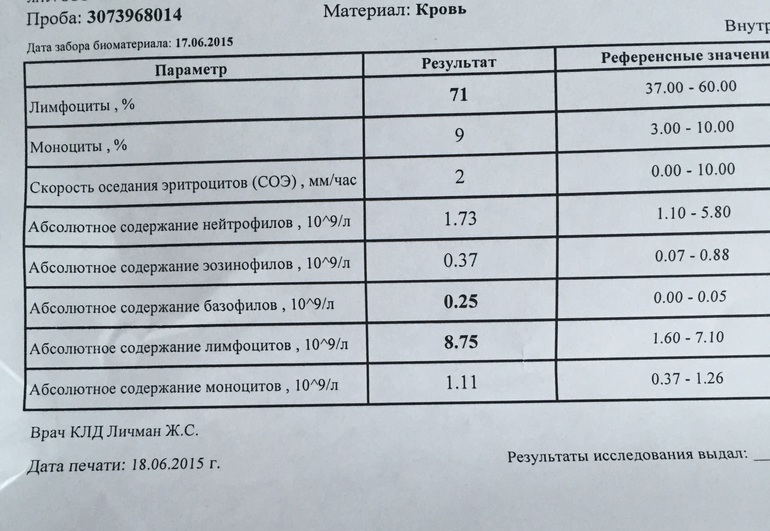 Последний в течение промежутка времени от 2 до 5 часов проникает в стенки сосудов всех органов.
Последний в течение промежутка времени от 2 до 5 часов проникает в стенки сосудов всех органов. Если рана имеет нагноение, то погибают миллионы лейкоцитов.
Если рана имеет нагноение, то погибают миллионы лейкоцитов.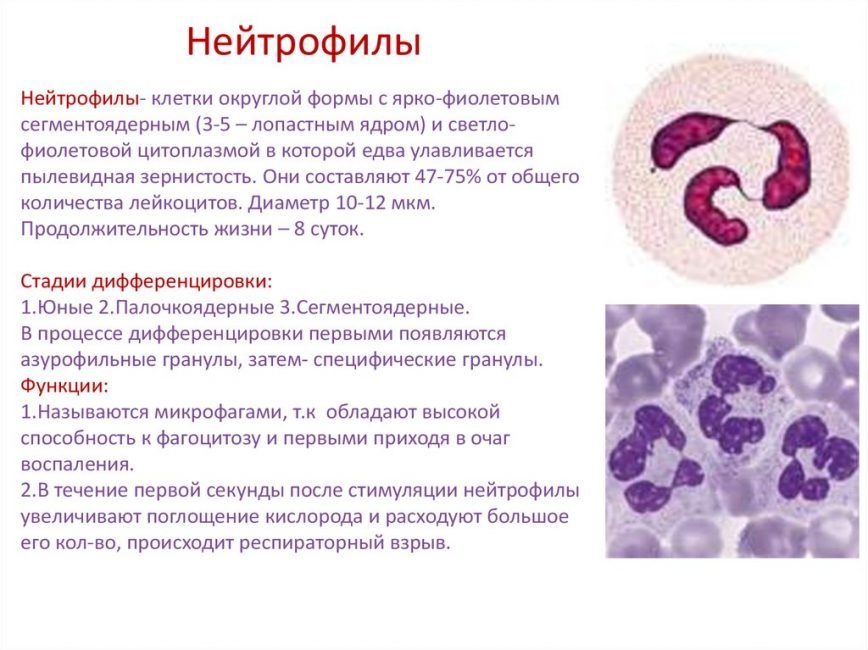
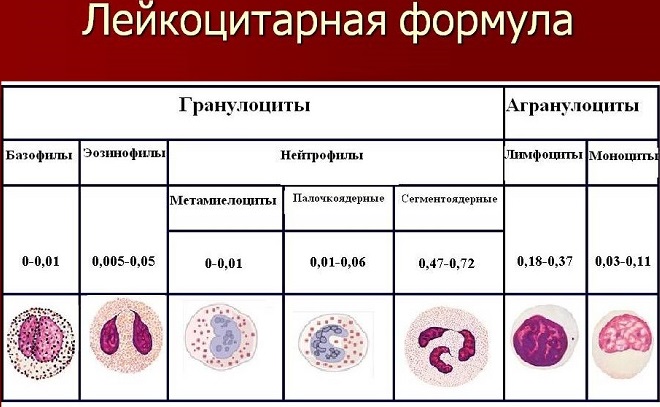 Нормальный уровень билирубина у новорожденных и детей: причины повышения
Нормальный уровень билирубина у новорожденных и детей: причины повышения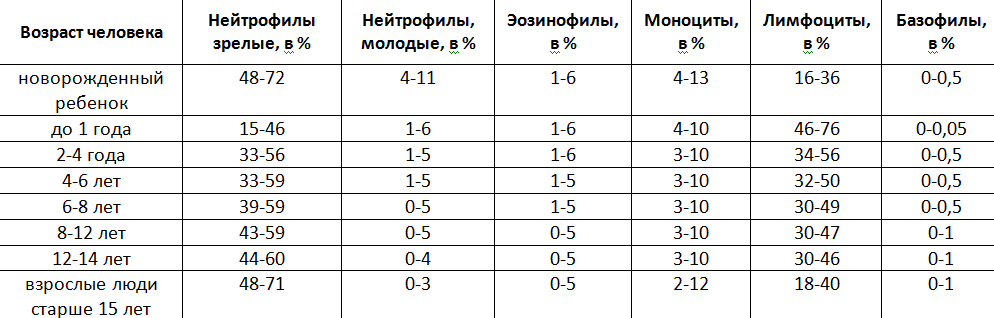 Попадая в ткани, они определяют наличие чужеродных организмов и, поглощая их, полностью устраняют.
Попадая в ткани, они определяют наличие чужеродных организмов и, поглощая их, полностью устраняют.
 По соотношению палочкоядерных и сегментоядерных нейтрофилов в кровяном русле можно определить с высокой долей вероятности наличие патологического процесса. При оценке результатов врачи часто используют таблицу, приведенную ниже. Как видно, для каждого возраста характеры свои значения нормы.
По соотношению палочкоядерных и сегментоядерных нейтрофилов в кровяном русле можно определить с высокой долей вероятности наличие патологического процесса. При оценке результатов врачи часто используют таблицу, приведенную ниже. Как видно, для каждого возраста характеры свои значения нормы. Для того чтобы точно установить достоверную причину, требуется тщательное, комплексное обследование всего организма.
Для того чтобы точно установить достоверную причину, требуется тщательное, комплексное обследование всего организма.
 Стоит отметить, что данное явление может быть обусловлено как простой бактериальной инфекцией, так и более серьезными заболеваниями. Так, одной из возможных причин может стать нарушение функции костного мозга, что наблюдается при развитии опухоли и онкологических процессах в организме.
Стоит отметить, что данное явление может быть обусловлено как простой бактериальной инфекцией, так и более серьезными заболеваниями. Так, одной из возможных причин может стать нарушение функции костного мозга, что наблюдается при развитии опухоли и онкологических процессах в организме.

 В случае разрушения иммунной системы инфекцией, этот компонент вырабатывается в усиленном режиме, помогая другим клеткам (таким, как лимфоциты и моноциты) противостоять вирусу.
В случае разрушения иммунной системы инфекцией, этот компонент вырабатывается в усиленном режиме, помогая другим клеткам (таким, как лимфоциты и моноциты) противостоять вирусу. Чтобы узнать причины возникновения недуга, необходимо пройти процедуру, в рамках которой берётся на анализ кровь для последующего изучения. Особый интерес лаборанту представляют:
Чтобы узнать причины возникновения недуга, необходимо пройти процедуру, в рамках которой берётся на анализ кровь для последующего изучения. Особый интерес лаборанту представляют:
 9/л (10 в ст. 9/л).
9/л (10 в ст. 9/л). Продукция лейкоцитов в костном мозге возрастает в ответ на любое повреждение тканей, это часть нормального воспалительного ответа. Разные типы лейкоцитов имеют несколько разные функции, однако они способны к координированным взаимодействиям путем «общения» с использованием определенных веществ – цитокинов.
Продукция лейкоцитов в костном мозге возрастает в ответ на любое повреждение тканей, это часть нормального воспалительного ответа. Разные типы лейкоцитов имеют несколько разные функции, однако они способны к координированным взаимодействиям путем «общения» с использованием определенных веществ – цитокинов. Нейтрофилы имеют ядро, разделенное на несколько сегментов, поэтому их еще называют сегментоядерными нейтрофилами или полиморфноядерными лейкоцитами. Эти названия, однако, относятся только к зрелым нейтрофилам. Созревающие формы (юные, палочкоядерные) содержат цельное ядро.
Нейтрофилы имеют ядро, разделенное на несколько сегментов, поэтому их еще называют сегментоядерными нейтрофилами или полиморфноядерными лейкоцитами. Эти названия, однако, относятся только к зрелым нейтрофилам. Созревающие формы (юные, палочкоядерные) содержат цельное ядро.
 9/л
9/л Иногда в ответ на инфекцию продукция нейтрофилов увеличивается столь значительно, что в кровяное русло выходят незрелые формы нейтрофилов, увеличивается количество палочкоядерных. Это называется сдвигом лейкоцитарной формулы влево и свидетельствует об активности ответа костного мозга на инфекцию.
Иногда в ответ на инфекцию продукция нейтрофилов увеличивается столь значительно, что в кровяное русло выходят незрелые формы нейтрофилов, увеличивается количество палочкоядерных. Это называется сдвигом лейкоцитарной формулы влево и свидетельствует об активности ответа костного мозга на инфекцию. 9/л
9/л
 9/л
9/л
 9/л
9/л
 9/л.
9/л. Неважно, сдавали ли вы его писано на листочке важно и интересно.
Неважно, сдавали ли вы его писано на листочке важно и интересно.
 Всего есть 5 видов лейкоцитов: гранулоциты, содержащие в цитоплазме гранулы, которые окрашиваются специальными красителями (нейтрофилы, эозинофилы, базофилы) и агранулоциты, не имеющие специфических гранул (моноциты и лимфоциты).
Всего есть 5 видов лейкоцитов: гранулоциты, содержащие в цитоплазме гранулы, которые окрашиваются специальными красителями (нейтрофилы, эозинофилы, базофилы) и агранулоциты, не имеющие специфических гранул (моноциты и лимфоциты).
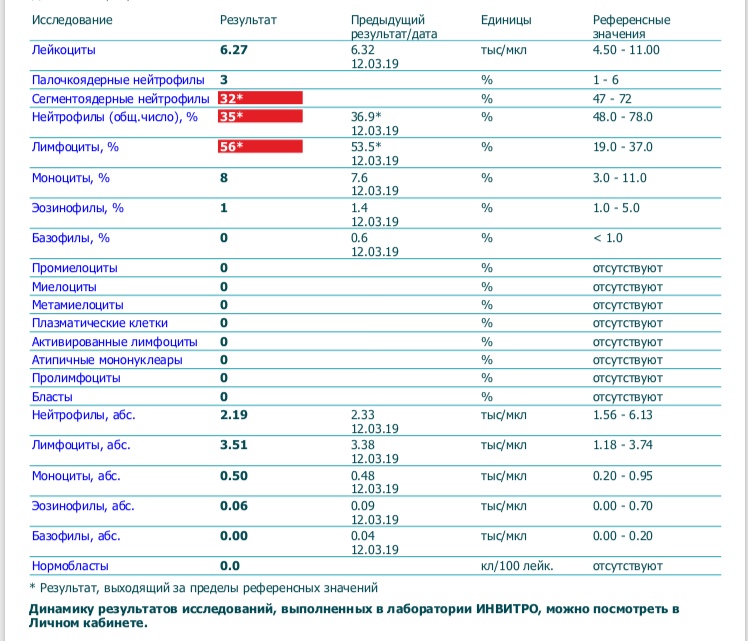 Это самые крупные клетки иммунной системы. Они распознают чужеродные вещества и обучают другие лейкоциты их распознавать.
Это самые крупные клетки иммунной системы. Они распознают чужеродные вещества и обучают другие лейкоциты их распознавать.

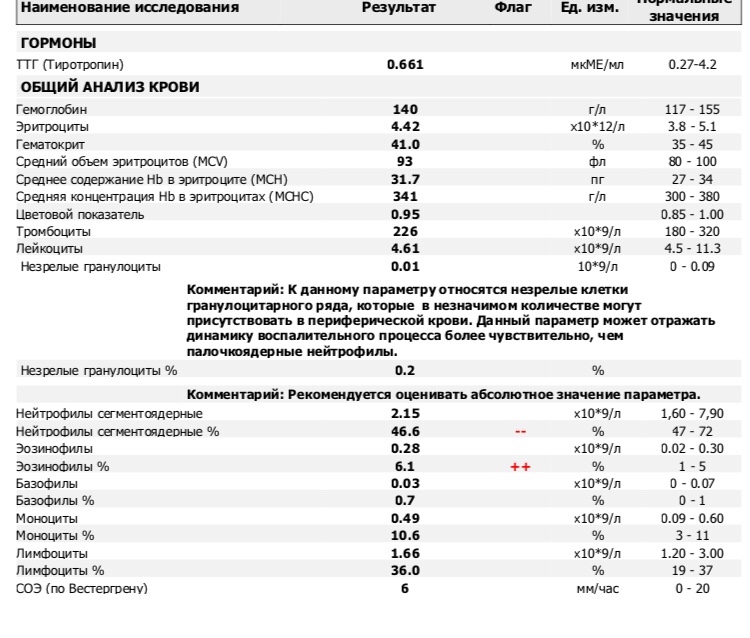
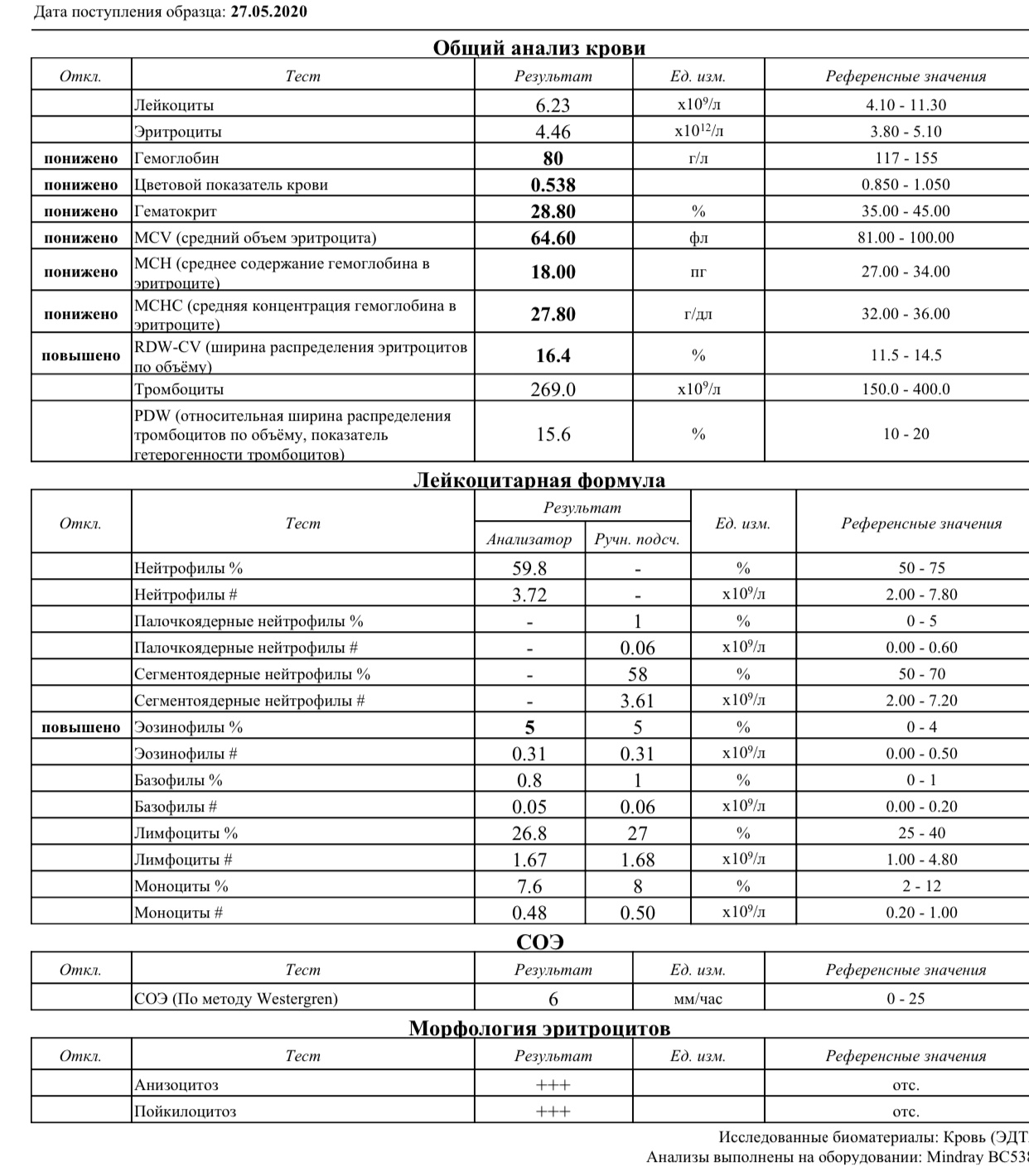 , Willi B., Lutz H., Hofmann-Lehmann R. Cellular segregation of feline leukemia provirus and viral rna in leukocyte subsets of long-term experimentally infected cats. VirusRes. 2007; 127: 9–16.
, Willi B., Lutz H., Hofmann-Lehmann R. Cellular segregation of feline leukemia provirus and viral rna in leukocyte subsets of long-term experimentally infected cats. VirusRes. 2007; 127: 9–16.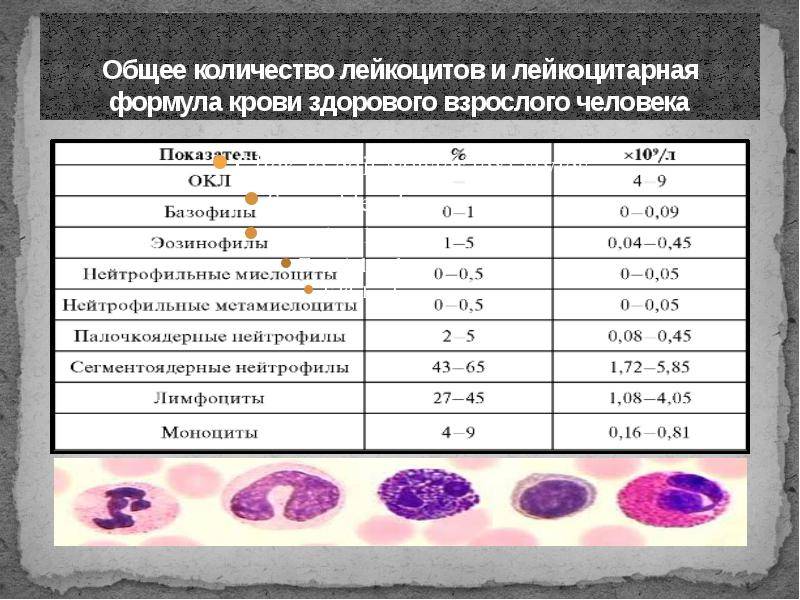 Dietrich, E.L. McMonagle et al. Journal of virology. 2011: 5840–5852.
Dietrich, E.L. McMonagle et al. Journal of virology. 2011: 5840–5852.
 110-140 (145 по другим данным) грамм на литр крови.
110-140 (145 по другим данным) грамм на литр крови. Тромбоциты – это собственно и не клетки вовсе, а так – обломки гигантской клетки-предшественника, из этих обломков, в случае чего, формируются тромбы – например, чтобы прекратить кровотечение, если малыш, не дай Бог, поранится.
Тромбоциты – это собственно и не клетки вовсе, а так – обломки гигантской клетки-предшественника, из этих обломков, в случае чего, формируются тромбы – например, чтобы прекратить кровотечение, если малыш, не дай Бог, поранится. Все эти показатели служат для диагностики анемий, поэтому нам с вами (мы ведь разговариваем об инфекциях, помните?) будет лучше отложить их обсуждение на потом.
Все эти показатели служат для диагностики анемий, поэтому нам с вами (мы ведь разговариваем об инфекциях, помните?) будет лучше отложить их обсуждение на потом.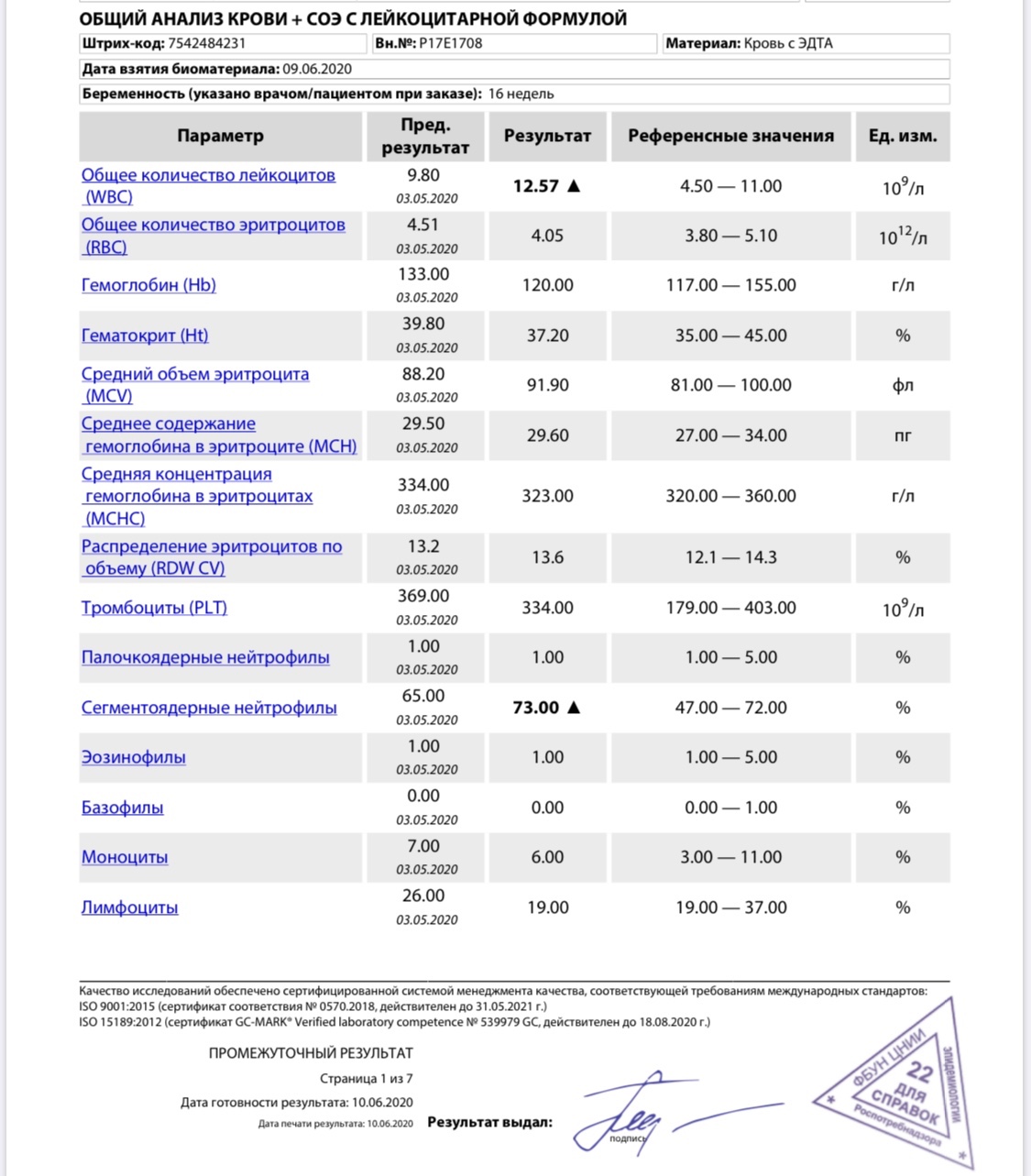 Называется такое исследование лейкоцитарной формулой.
Называется такое исследование лейкоцитарной формулой.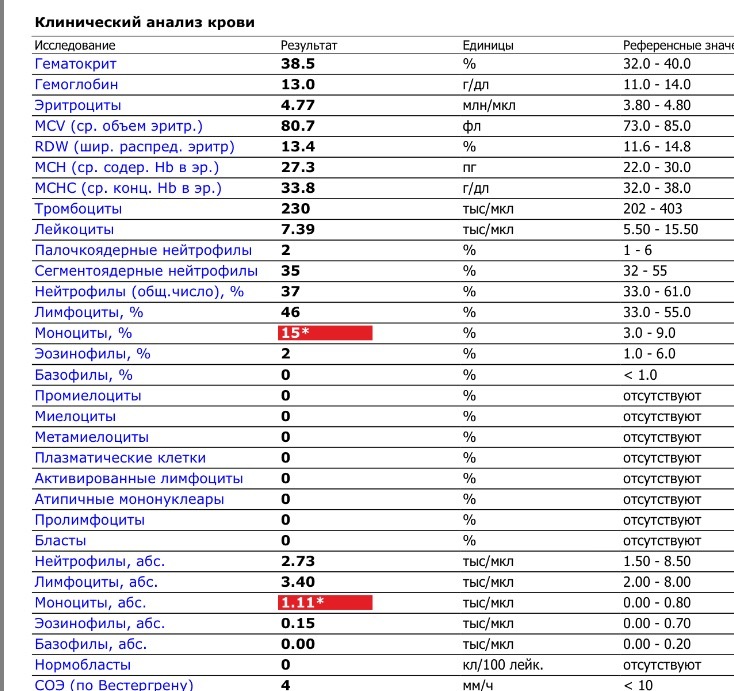 У ребенка одного месяца от роду норма лейкоцитов в крови составляет от 6,5 до 13,8, в полгода от 5,5 до 12,5, с года до шести лет (ага, в то самое время когда ребенок чаще всего болеет) от 6 до 12. И лишь когда иммунитет ребенка становится достаточно стойким, чтобы противостоять многочисленным инфекциям, количество лейкоцитов приближается к количеству их у взрослых – от 4,5 до 9 (некоторые почему-то считают нормой 12, но это не совсем так).
У ребенка одного месяца от роду норма лейкоцитов в крови составляет от 6,5 до 13,8, в полгода от 5,5 до 12,5, с года до шести лет (ага, в то самое время когда ребенок чаще всего болеет) от 6 до 12. И лишь когда иммунитет ребенка становится достаточно стойким, чтобы противостоять многочисленным инфекциям, количество лейкоцитов приближается к количеству их у взрослых – от 4,5 до 9 (некоторые почему-то считают нормой 12, но это не совсем так). Их количество почти не меняется с возрастом – и у месячного, и у годовалого и даже у шестилетнего ребенка их от 0,5 до 4.5 %. И только у детей старше семи лет (как впрочем и у взрослых) верхняя граница нормы палочкоядерных нейтрофилов поднимается аж до 6%. Иммунитет готов к вторжениям, ага.
Их количество почти не меняется с возрастом – и у месячного, и у годовалого и даже у шестилетнего ребенка их от 0,5 до 4.5 %. И только у детей старше семи лет (как впрочем и у взрослых) верхняя граница нормы палочкоядерных нейтрофилов поднимается аж до 6%. Иммунитет готов к вторжениям, ага. В норме их количество не превышает от 2 до 12% у детей до года или от 2 до 10% у детей старше года. Взрослые от детей по этому показателю не отличаются ничуть – все те же 2-10%. Правда, когда нейтрофилов в крови начинает катастрофически не хватать, им на помощь приходят как раз моноциты и число моноцитов в крови хоть и не сильно, но увеличивается.
В норме их количество не превышает от 2 до 12% у детей до года или от 2 до 10% у детей старше года. Взрослые от детей по этому показателю не отличаются ничуть – все те же 2-10%. Правда, когда нейтрофилов в крови начинает катастрофически не хватать, им на помощь приходят как раз моноциты и число моноцитов в крови хоть и не сильно, но увеличивается.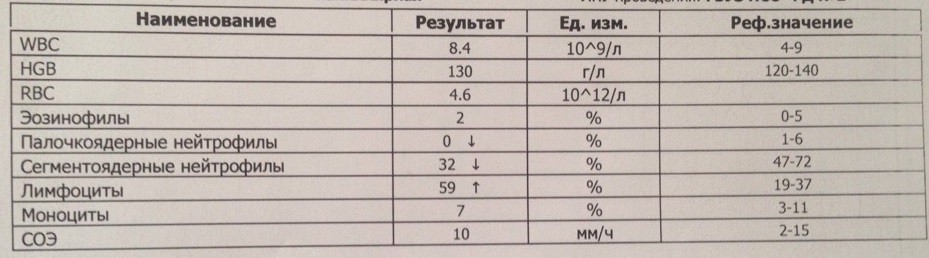 Только отвернись – и от пакета (в нашем случае от небольшого глиста, например) остается лишь пустая оболочка. В норме эозинофилов в крови немного – от 0,5 до 6%
Только отвернись – и от пакета (в нашем случае от небольшого глиста, например) остается лишь пустая оболочка. В норме эозинофилов в крови немного – от 0,5 до 6% Высокая СОЭ и высокие лейкоциты – значит, инфекция в разгаре и лечить ее необходимо просто немедленно polismed (в довесок к этим показателям чаще всего имеется температура хорошо за 38). Высокие нейтрофилы – значит, мы с вами познакомились с очередными бактериями, а высокие лимфоциты означают очередную вирусную инфекцию.
Высокая СОЭ и высокие лейкоциты – значит, инфекция в разгаре и лечить ее необходимо просто немедленно polismed (в довесок к этим показателям чаще всего имеется температура хорошо за 38). Высокие нейтрофилы – значит, мы с вами познакомились с очередными бактериями, а высокие лимфоциты означают очередную вирусную инфекцию.
 Исследование крови позволяет с точностью на 100% узнать – присутствует ли в организме некий недуг или состояние здоровья является идеальным. При изучении крови рассматриваются самые различные показатели, в том числе – сегментоядерные нейтрофилы. Если анализ показывает, что сегментоядерные нейтрофилы понижены, есть все основания полагать, что организм ведет активную борьбу с неким инфекционным заболеванием.
Исследование крови позволяет с точностью на 100% узнать – присутствует ли в организме некий недуг или состояние здоровья является идеальным. При изучении крови рассматриваются самые различные показатели, в том числе – сегментоядерные нейтрофилы. Если анализ показывает, что сегментоядерные нейтрофилы понижены, есть все основания полагать, что организм ведет активную борьбу с неким инфекционным заболеванием. Созревший нейтрофил через несколько часов проникнет с кровью в разные внутренние органы тела и начнет там успешное сражение с любой инфекцией, проникшей в тело человека.
Созревший нейтрофил через несколько часов проникнет с кровью в разные внутренние органы тела и начнет там успешное сражение с любой инфекцией, проникшей в тело человека.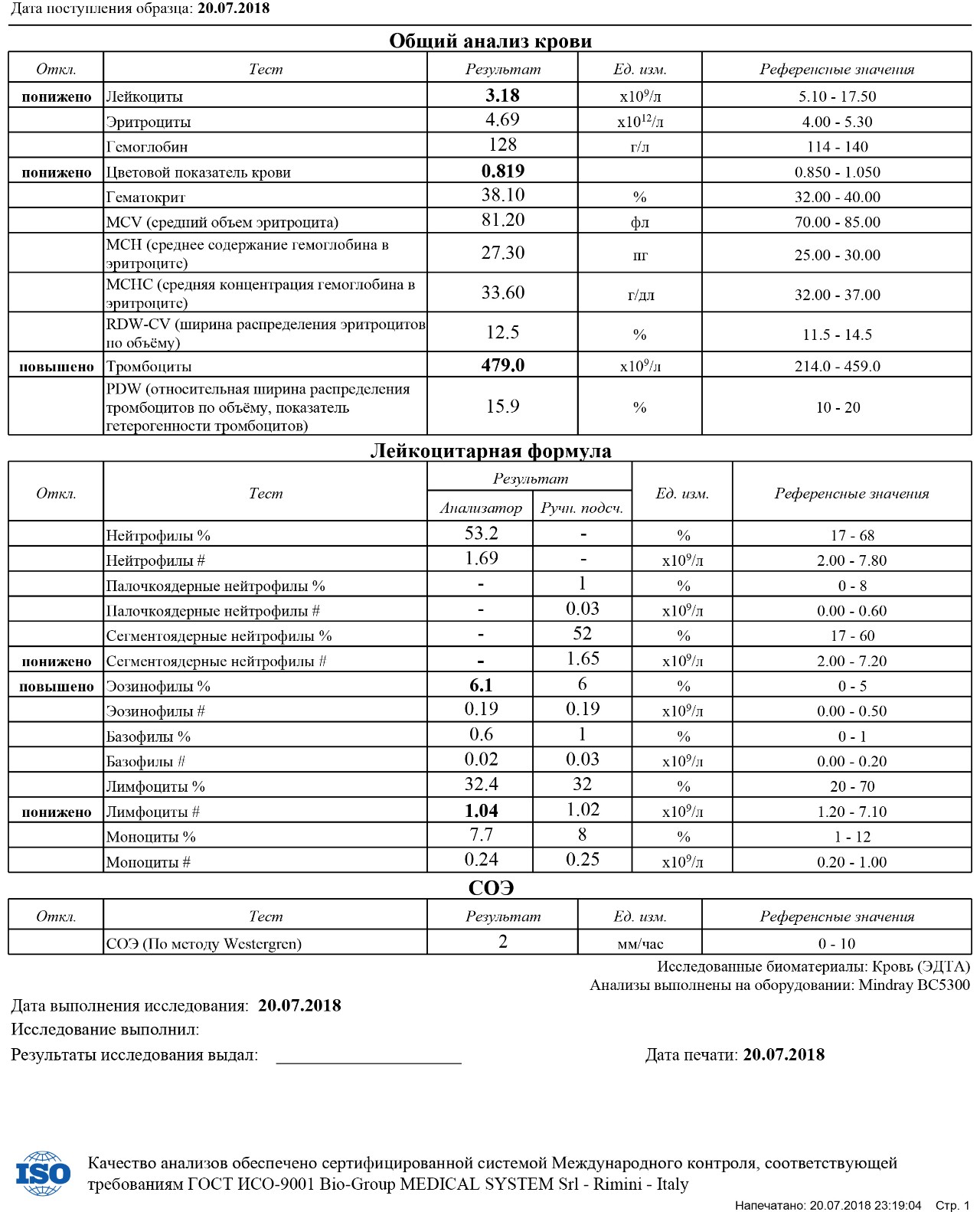
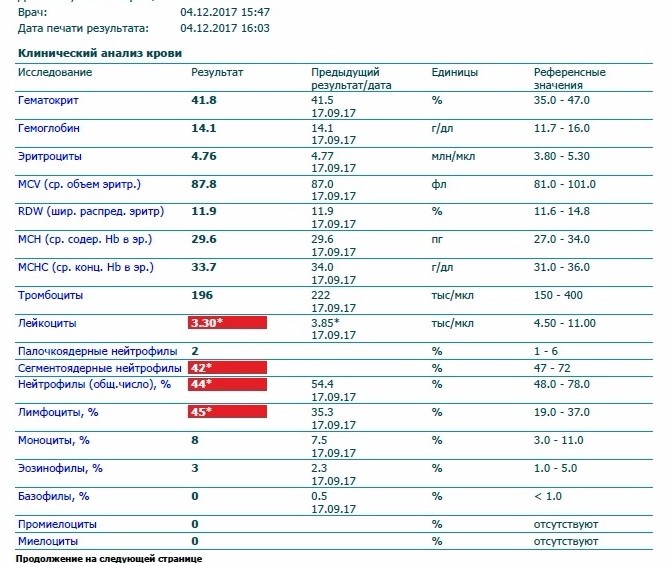
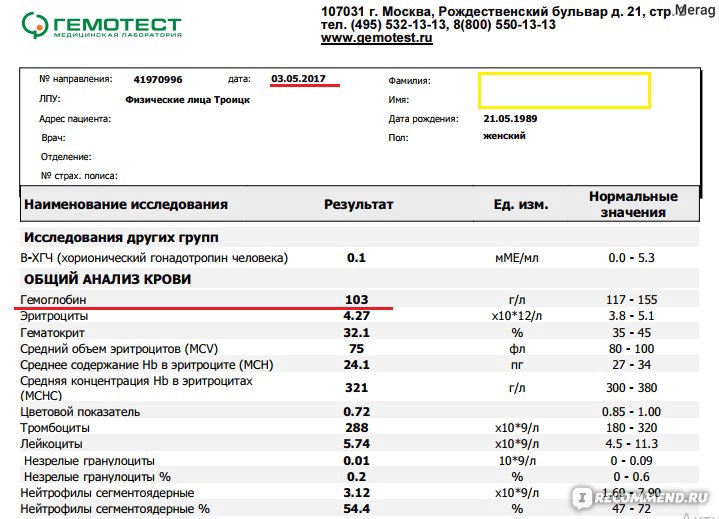

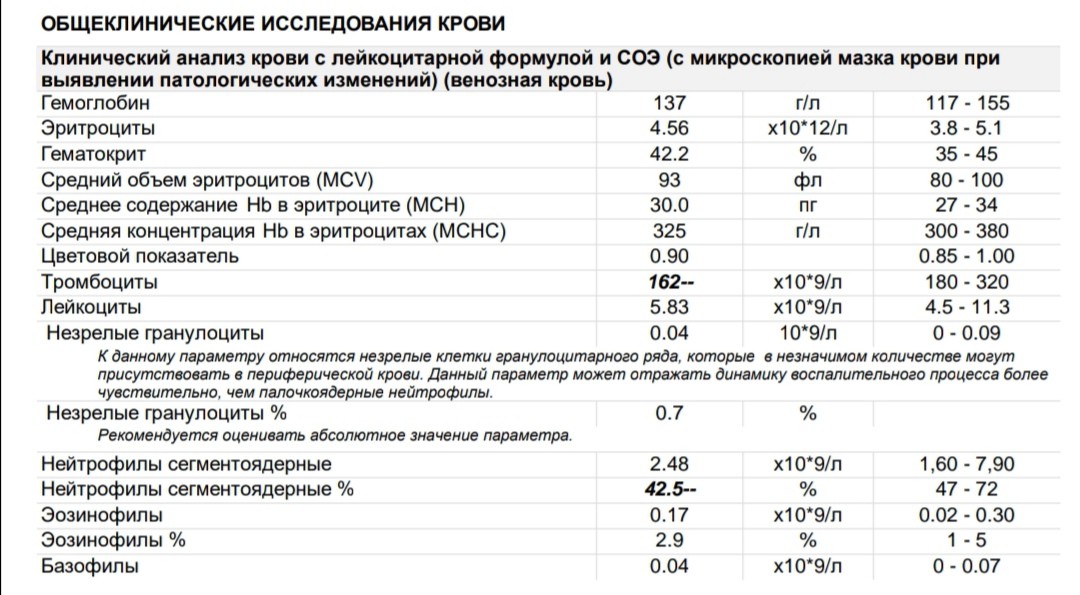 Это считается нормой.
Это считается нормой.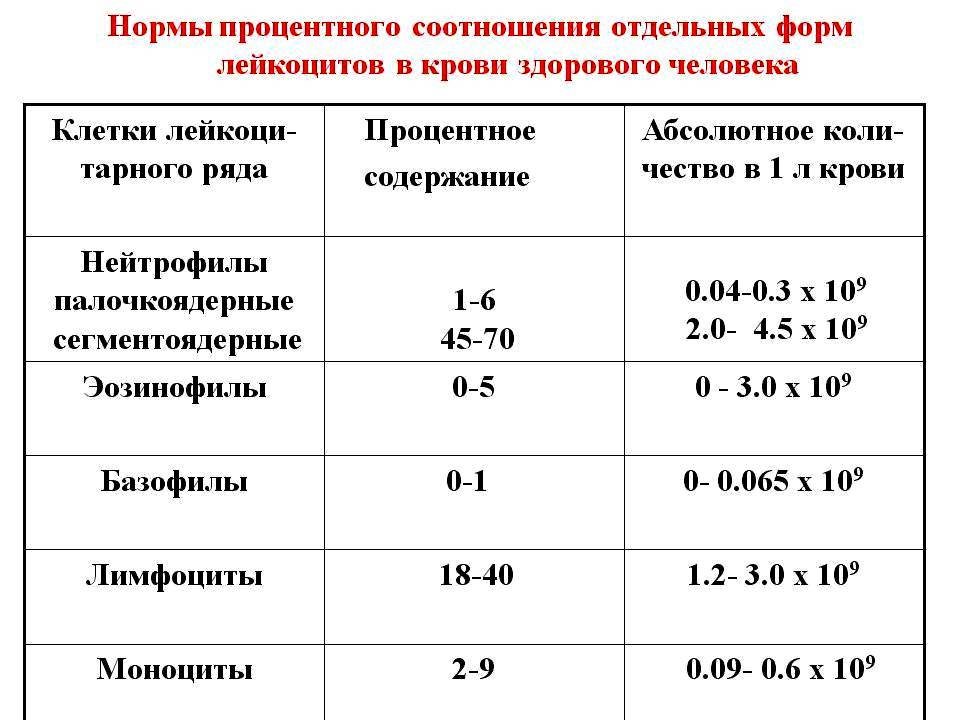
 Нейтрофилы, как и лимфоциты, защищают человеческий организм от чужеродных агентов.
Нейтрофилы, как и лимфоциты, защищают человеческий организм от чужеродных агентов. Вовремя сданный анализ крови может предотвратить печальные последствия.
Вовремя сданный анализ крови может предотвратить печальные последствия.
 Нейтрофилы — это белые кровяные тельца, которые вырабатываются в основном в костном мозге.Лейкоциты в целом и нейтрофилы в частности важны для борьбы с инфекциями в организме.
Нейтрофилы — это белые кровяные тельца, которые вырабатываются в основном в костном мозге.Лейкоциты в целом и нейтрофилы в частности важны для борьбы с инфекциями в организме. Подсчитано, что у 50 процентов людей, получающих химиотерапию, разовьется нейтропения.
Подсчитано, что у 50 процентов людей, получающих химиотерапию, разовьется нейтропения.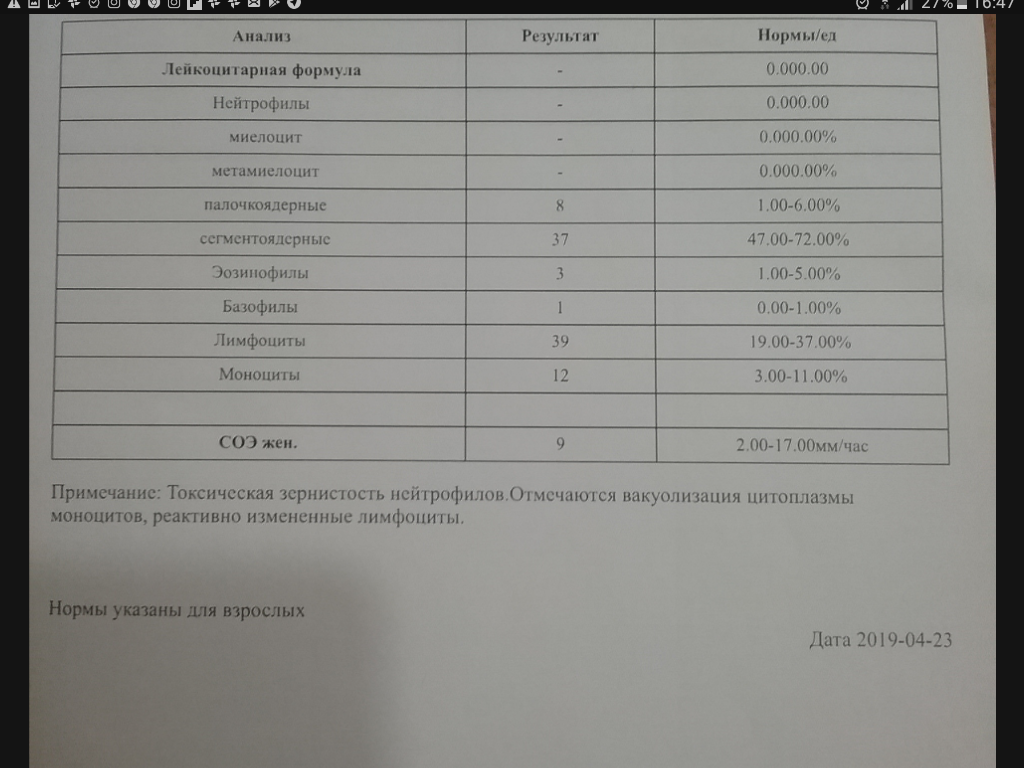 Если симптомы существуют, они могут включать:
Если симптомы существуют, они могут включать: Ваш врач назначит лекарства для борьбы с инфекцией, например, антибиотики. Если у вас действительно разовьется фебрильная нейтропения, ваш врач, скорее всего, направит вас в больницу. Вы можете получать антибиотики внутривенно (через вену). Очень важно лечить этот тип нейтропении. Отсутствие лечения фебрильной нейтропении может привести к смерти.
Ваш врач назначит лекарства для борьбы с инфекцией, например, антибиотики. Если у вас действительно разовьется фебрильная нейтропения, ваш врач, скорее всего, направит вас в больницу. Вы можете получать антибиотики внутривенно (через вену). Очень важно лечить этот тип нейтропении. Отсутствие лечения фебрильной нейтропении может привести к смерти. Однако, если вы проходите химиотерапию, ваш врач может порекомендовать вам инъекции факторов роста, которые способствуют производству лейкоцитов. Кроме того, дозировка химиотерапии могла быть отложена или время было изменено.
Однако, если вы проходите химиотерапию, ваш врач может порекомендовать вам инъекции факторов роста, которые способствуют производству лейкоцитов. Кроме того, дозировка химиотерапии могла быть отложена или время было изменено.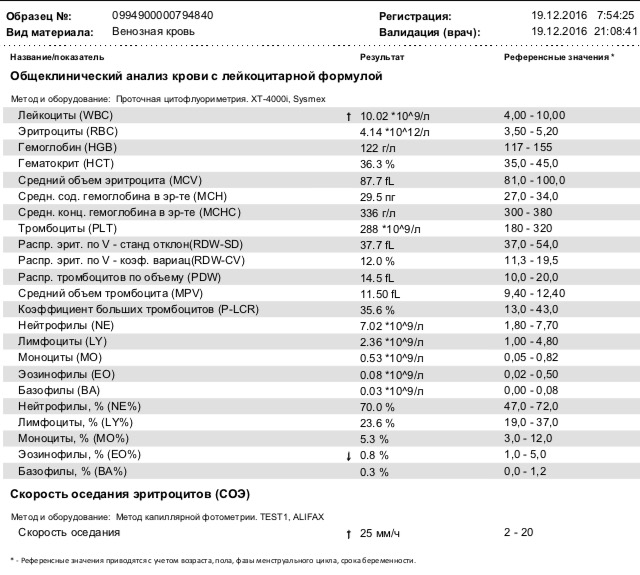

 4 градуса по Фаренгейту или 38 градусов по Цельсию
4 градуса по Фаренгейту или 38 градусов по Цельсию Они составляют примерно от 40% до 60% белых кровяных телец в нашем организме и являются первыми клетками, которые появляются на месте происшествия, когда мы испытываем бактериальную инфекцию. Нормальное (абсолютное) количество нейтрофилов составляет от 2500 до 7500 нейтрофилов на микролитр крови.Количество нейтрофилов может быть высоким при инфекциях, из-за повышенной продукции в костном мозге, как при лейкемии, или из-за физического или эмоционального стресса. Низкое количество нейтрофилов также может быть признаком заболевания при таких состояниях, как лейкемия, некоторые инфекции, дефицит витамина B12, химиотерапия и т. Д.
Они составляют примерно от 40% до 60% белых кровяных телец в нашем организме и являются первыми клетками, которые появляются на месте происшествия, когда мы испытываем бактериальную инфекцию. Нормальное (абсолютное) количество нейтрофилов составляет от 2500 до 7500 нейтрофилов на микролитр крови.Количество нейтрофилов может быть высоким при инфекциях, из-за повышенной продукции в костном мозге, как при лейкемии, или из-за физического или эмоционального стресса. Низкое количество нейтрофилов также может быть признаком заболевания при таких состояниях, как лейкемия, некоторые инфекции, дефицит витамина B12, химиотерапия и т. Д.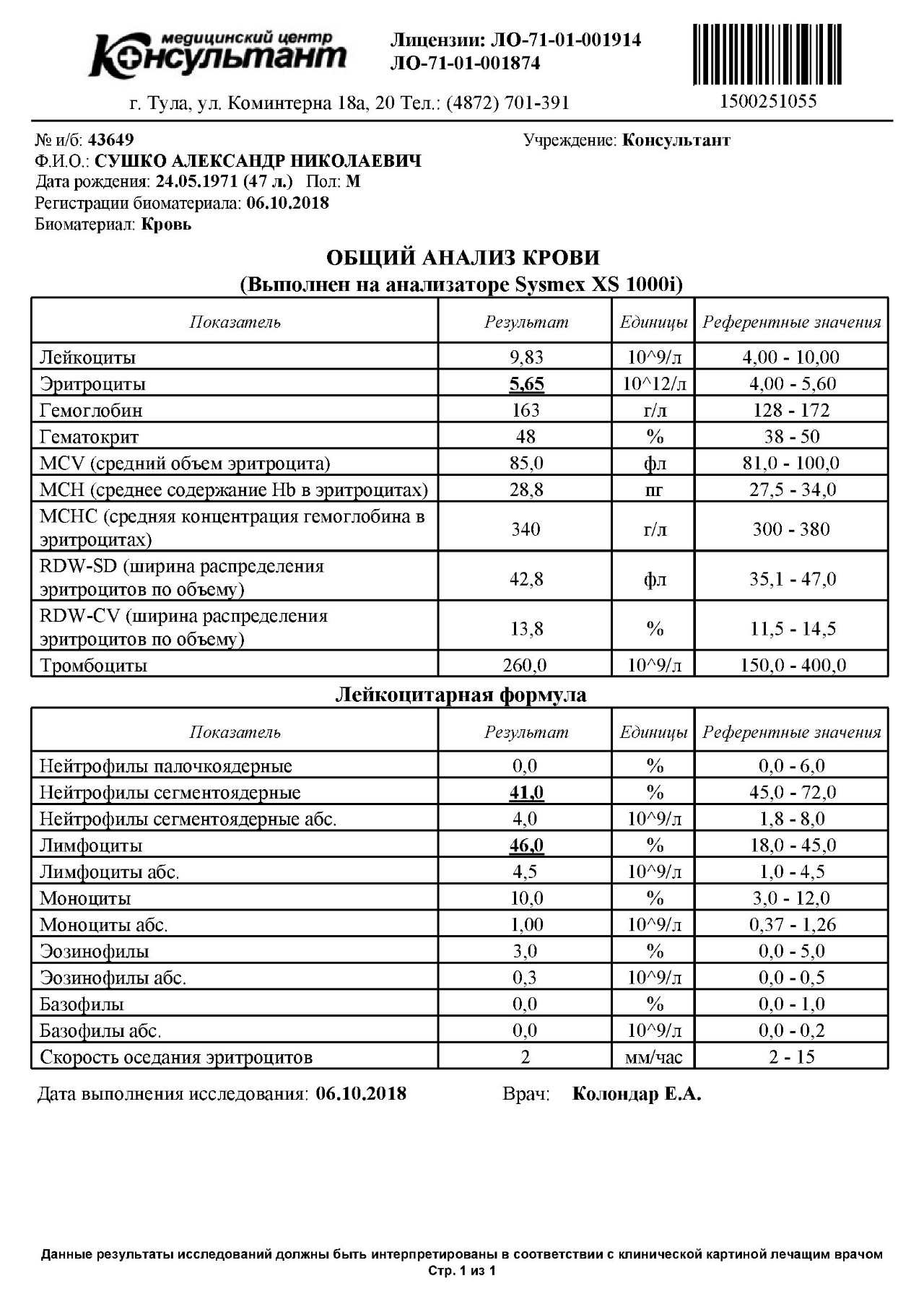 Нейтрофилы могут быть лучше известны случайному наблюдателю как основной компонент гноя.
Нейтрофилы могут быть лучше известны случайному наблюдателю как основной компонент гноя.
 Это называется подавлением костного мозга химиотерапией.
Это называется подавлением костного мозга химиотерапией.
 Д.
Д. Эти нейтрофилы могут стать «разграниченными» и циркулировать в кровотоке из-за стресса, инфекций, а иногда и физических упражнений. Высвобождение нейтрофилов по кровеносным сосудам в кровоток является одной из причин, по которой количество лейкоцитов иногда может быстро расти (для образования новых нейтрофилов или их высвобождения из костного мозга требуется больше времени).
Эти нейтрофилы могут стать «разграниченными» и циркулировать в кровотоке из-за стресса, инфекций, а иногда и физических упражнений. Высвобождение нейтрофилов по кровеносным сосудам в кровоток является одной из причин, по которой количество лейкоцитов иногда может быстро расти (для образования новых нейтрофилов или их высвобождения из костного мозга требуется больше времени). Когда это происходит, повышенное количество незрелых нейтрофилов может поступать в кровь из костного мозга до достижения зрелости. Ваш врач может упомянуть, что у вас повышенное количество полос — или даже менее зрелых нейтрофилов — в вашем анализе крови.
Когда это происходит, повышенное количество незрелых нейтрофилов может поступать в кровь из костного мозга до достижения зрелости. Ваш врач может упомянуть, что у вас повышенное количество полос — или даже менее зрелых нейтрофилов — в вашем анализе крови.
 Когда эти клетки ограничены по количеству или функциям, либо по обоим параметрам, наши тела менее способны бороться с инфекциями, даже с бактериями, которые обычно не вызывают серьезных инфекций.
Когда эти клетки ограничены по количеству или функциям, либо по обоим параметрам, наши тела менее способны бороться с инфекциями, даже с бактериями, которые обычно не вызывают серьезных инфекций.









 Как Поднять Иммунитет Народными Средствами
Как Поднять Иммунитет Народными Средствами


















 Как поднять иммунитет народными средствами
Как поднять иммунитет народными средствами Видео. ребенку 1 месяц что он должен уметь
Видео. ребенку 1 месяц что он должен уметь
 Для визуализации внутренних структур узла проводится УЗИ или МРТ.
Для визуализации внутренних структур узла проводится УЗИ или МРТ.
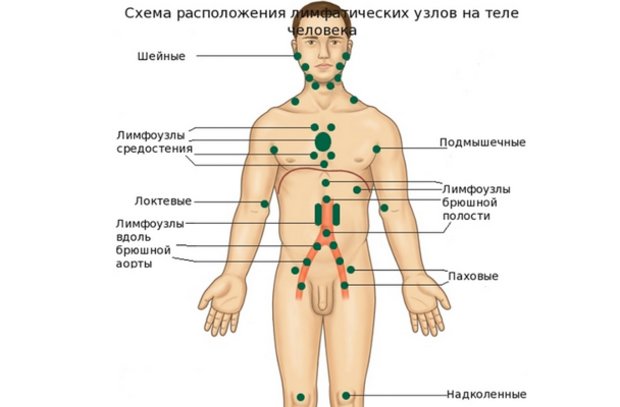
 Сопровождается активацией защитных сил организма и формированием отеков.
Сопровождается активацией защитных сил организма и формированием отеков.
 Узлы не связаны между собой. Каждый из них можно пропальпировать отдельно.
Узлы не связаны между собой. Каждый из них можно пропальпировать отдельно.


 Они направлены на устранение воспаления в области пораженного участка, снижению болевых ощущений, на уничтожение вредоносных микроорганизмов.
Они направлены на устранение воспаления в области пораженного участка, снижению болевых ощущений, на уничтожение вредоносных микроорганизмов.
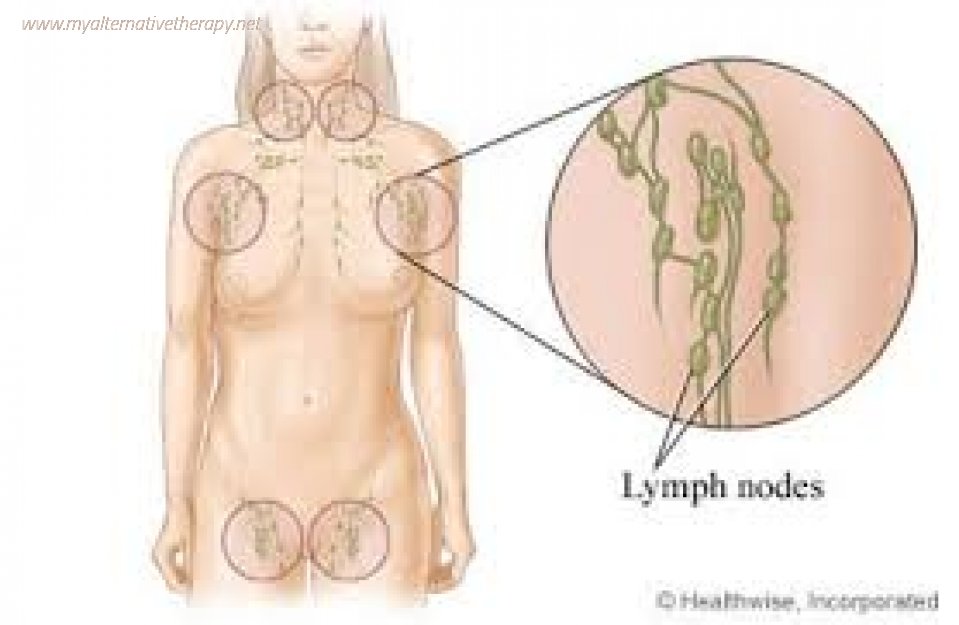





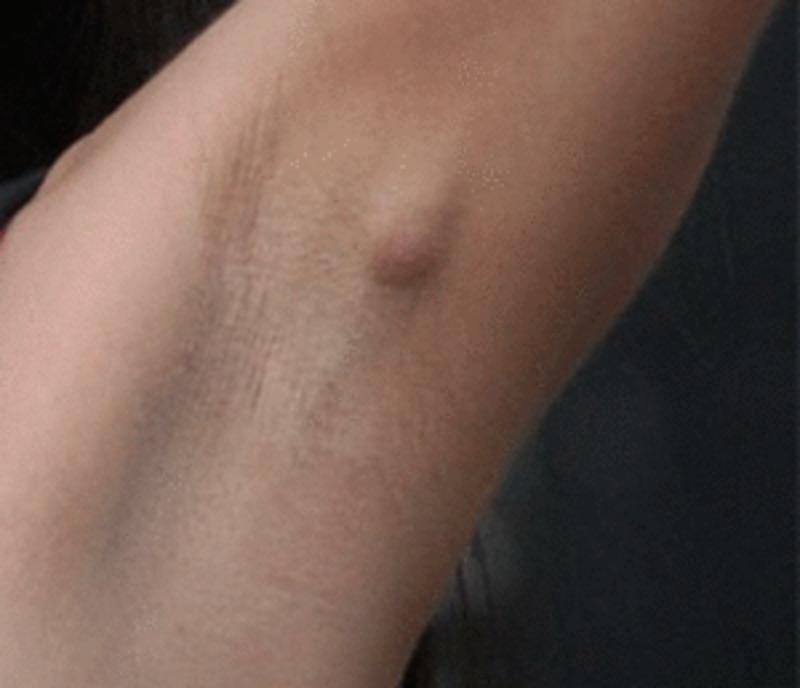
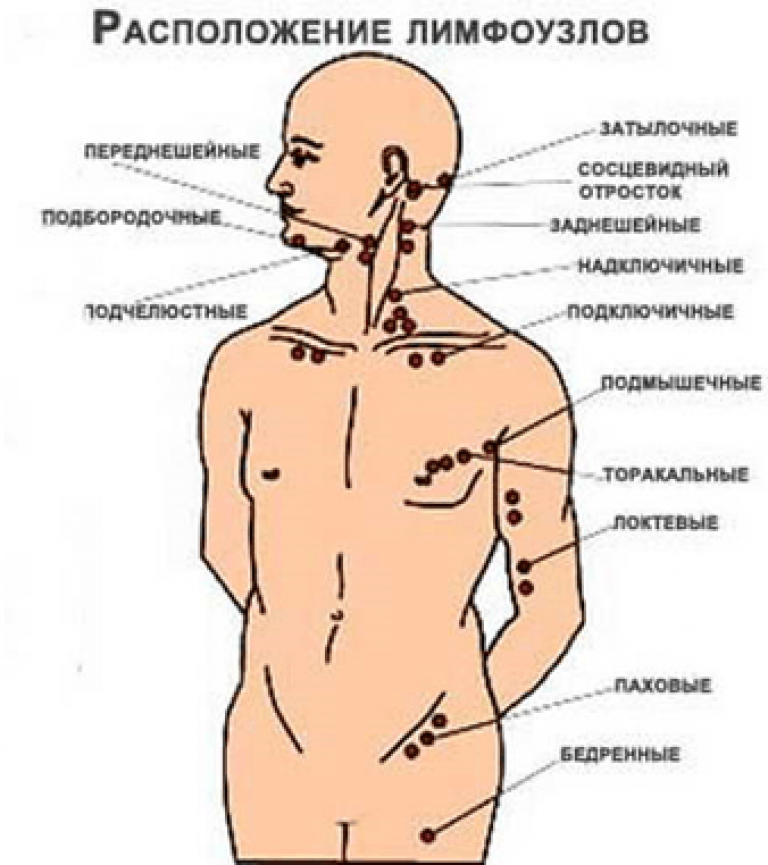



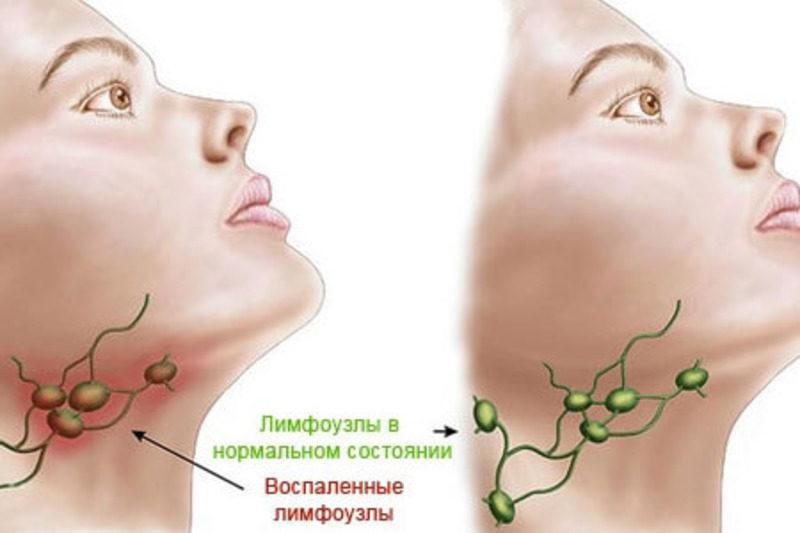
 Самолечение, как правило, приводит к серьезным последствиям. Именно поэтому без помощи опытного специалиста не обойтись.
Самолечение, как правило, приводит к серьезным последствиям. Именно поэтому без помощи опытного специалиста не обойтись. Это приводит к переходу лимфаденита в запущенную стадию.
Это приводит к переходу лимфаденита в запущенную стадию.
 В обязательном порядке проводится лечение антибиотиками. При необходимости проводится наложение швов.
В обязательном порядке проводится лечение антибиотиками. При необходимости проводится наложение швов.
 Сильное, заметное при визуальном осмотре, увеличение лимфоузлов свидетельствует о тяжелой патологии в организме.
Сильное, заметное при визуальном осмотре, увеличение лимфоузлов свидетельствует о тяжелой патологии в организме. Помимо основных, вышеописанных клинических проявлений, он может сопровождаться локальной сыпью и лимфангитом — воспалением по ходу лимфатических сосудов.
Помимо основных, вышеописанных клинических проявлений, он может сопровождаться локальной сыпью и лимфангитом — воспалением по ходу лимфатических сосудов.
 Увеличение лимфоузлов в паху может свидетельствовать об опасных патологиях, которые без своевременного врачебного вмешательства могут нанести серьезный вред здоровью и даже стать причиной летального исхода.
Увеличение лимфоузлов в паху может свидетельствовать об опасных патологиях, которые без своевременного врачебного вмешательства могут нанести серьезный вред здоровью и даже стать причиной летального исхода. Характерным первым признаком данной патологии является появление твердого шанкра на коже в паху, воспаление, увеличение ближайших лимфоузлов.
Характерным первым признаком данной патологии является появление твердого шанкра на коже в паху, воспаление, увеличение ближайших лимфоузлов.
 Данное коварное заболевание длительное время протекает бессимптомно и характеризуется безболезненным увеличением и уплотнением лимфатических узлов, легко смещаемых под кожей при пальпации и сливающихся в громадные конгломераты. Первыми признаками патологии, помимо лимфаденопатии, являются стремительная потеря массы тела, ночная потливость и кожный зуд.
Данное коварное заболевание длительное время протекает бессимптомно и характеризуется безболезненным увеличением и уплотнением лимфатических узлов, легко смещаемых под кожей при пальпации и сливающихся в громадные конгломераты. Первыми признаками патологии, помимо лимфаденопатии, являются стремительная потеря массы тела, ночная потливость и кожный зуд. В отличие от последней, он не вправляется, не сопровождается появлением болевого синдрома.
В отличие от последней, он не вправляется, не сопровождается появлением болевого синдрома.

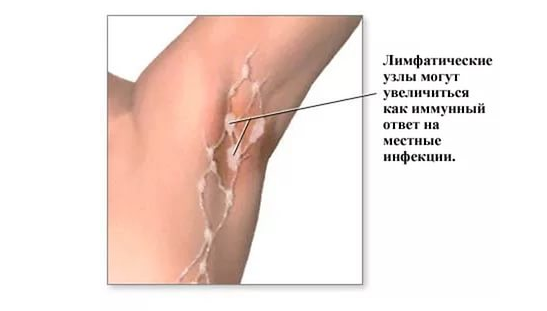 Довольно часто данный симптом является признаком заболевания, который передаётся половым путём.
Довольно часто данный симптом является признаком заболевания, который передаётся половым путём.

 Поэтому базисная терапия будет зависеть от основного недуга.
Поэтому базисная терапия будет зависеть от основного недуга.
 Если обнаружено увеличение узла на таких участках в области паха, нужно незамедлительно обратиться к врачу-гинекологу.
Если обнаружено увеличение узла на таких участках в области паха, нужно незамедлительно обратиться к врачу-гинекологу. При попадании инфекции этот процесс протекает плавно, по мере протекания заболевания.
При попадании инфекции этот процесс протекает плавно, по мере протекания заболевания. Это происходит за счет того, что лимфатические узлы при них лишь слегка увеличены, и не вызывают болевых ощущений.
Это происходит за счет того, что лимфатические узлы при них лишь слегка увеличены, и не вызывают болевых ощущений. Терапия назначается в зависимости от того, что стало причиной лимфаденита в паху, так как сам по себе он обычно не развивается, а является следствием попадания инфекции в организм. Как правило, предшественниками являются карбункулы, абсцессы, фурункулы.
Терапия назначается в зависимости от того, что стало причиной лимфаденита в паху, так как сам по себе он обычно не развивается, а является следствием попадания инфекции в организм. Как правило, предшественниками являются карбункулы, абсцессы, фурункулы.
 Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.

 Узлы подвижные, округлой формы, увеличены на стороне укуса. Температура тела может подниматься выше 39° С.
Узлы подвижные, округлой формы, увеличены на стороне укуса. Температура тела может подниматься выше 39° С.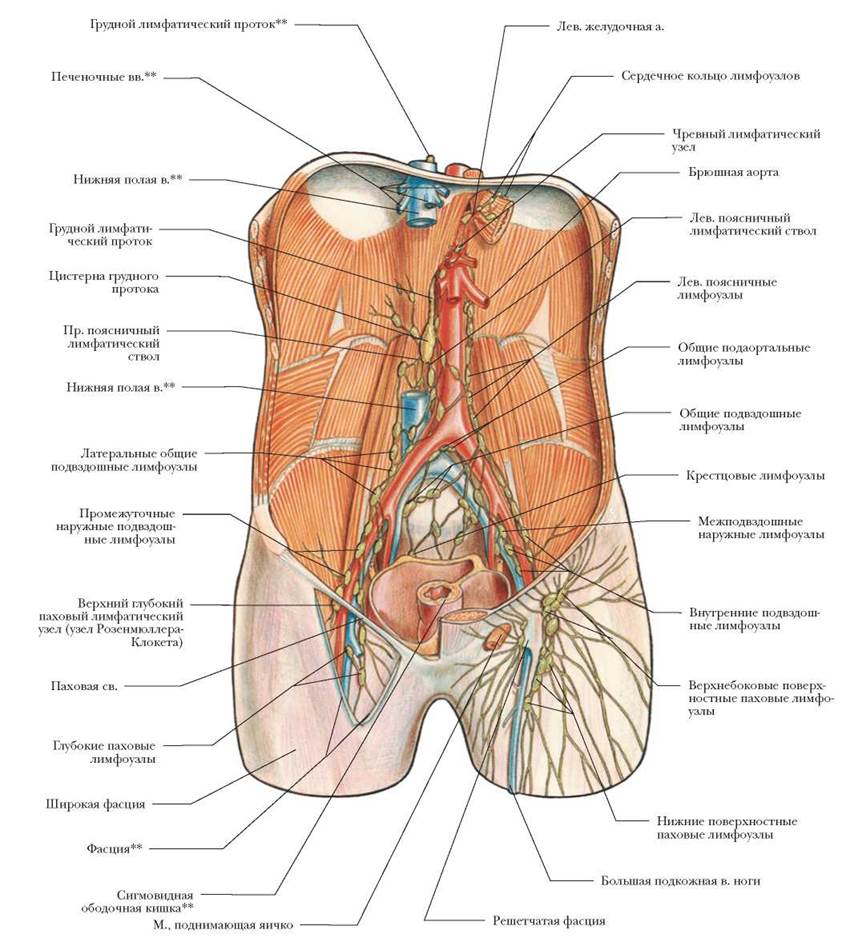
 Одновременно с увеличением лимфоузлов появляется сильное покраснение в месте укуса.
Одновременно с увеличением лимфоузлов появляется сильное покраснение в месте укуса. Затем происходит объединение измененных узлов в единый конгломерат с бугристой, неровной поверхностью, который болезнен при прощупывании.
Затем происходит объединение измененных узлов в единый конгломерат с бугристой, неровной поверхностью, который болезнен при прощупывании.

 Как выяснилось, не все заболевания протекают по классической «воспалительной» схеме.
Как выяснилось, не все заболевания протекают по классической «воспалительной» схеме.
 Для этого необходимо следовать определенным рекомендациям:
Для этого необходимо следовать определенным рекомендациям: Оно необходимо при гнойном лимфадените, некрозе узла и ближних тканей. Также вскрытие выполняется и при бартолините в стадии абсцесса. Этим занимается гинеколог в стационаре.
Оно необходимо при гнойном лимфадените, некрозе узла и ближних тканей. Также вскрытие выполняется и при бартолините в стадии абсцесса. Этим занимается гинеколог в стационаре.





































































 povarenok.ru
povarenok.ru


 povarenok.ru
povarenok.ru

 tortomarafon.ru
tortomarafon.ru good-menu.ru
good-menu.ru
