Повышены лейкоциты в мазке — Гинекология — 24.10.2013
анонимно (Женщина, 27 лет)
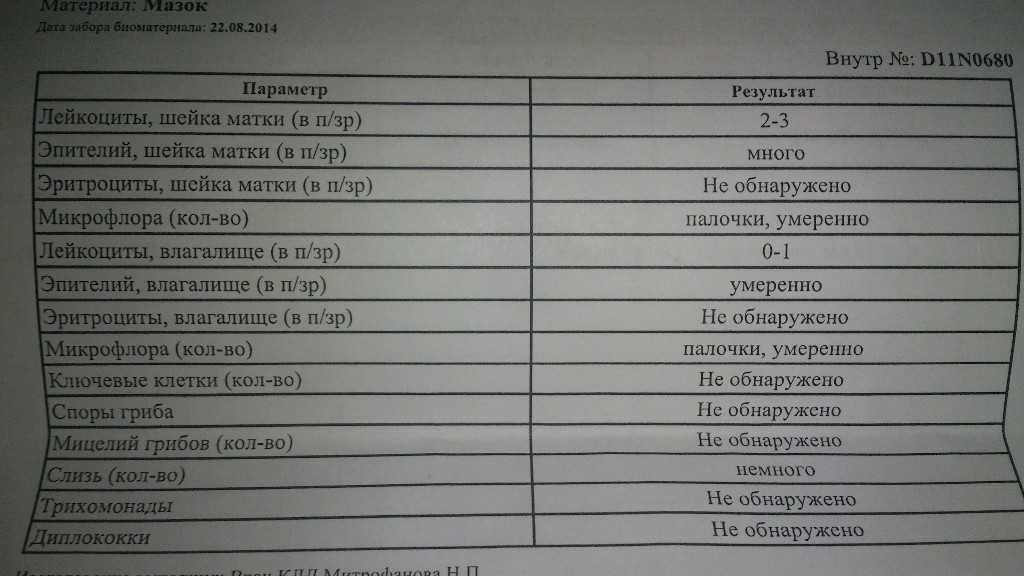
Повышены лейкоциты в мазкеЗдравствуйте, могли бы вы взглянуть на прикрепленные анализы и сказать по ним какая это форма кольпита: бактериальная, грибковая или смешанная? В микрофлоре находят лептотрихии и лейкоцитов более ста. Первый гинеколог,…
анонимно (Женщина, 27 лет)
Повышены лейкоциты в мазкеПомогите, пожалуйста!Чем можно уменьшить количество лейкоцитов в мазке? Насколько плох результат? Расшифруйте, пожалуйста. Спасибо)
2222222222 3333333 (Женщина, 114 лет)
Учащенное мочеиспускание повышены лейкоциты в мазкеПовышены лейкоциты в мазке повышен уровень лейкоцитов 20-25 единиц,постоянныйные выделения и учащенное мочеиспускание.Молекулярная диагностика методом пцр-6 количественно(включающий chlamydia trachominis, mycoplasma genitaiium, mycoplasma hominis, ureaplasma species, gardnerella vaginalis, trichomonas vaginalis) -ничего…
2222222222 3333333 (Женщина, 23 года)
Повышены лейкоциты в мазкеПовышен уровень лейкоцитов 20-25 единиц,постоянныйные выделения и учащенное мочеиспускание. Молекулярная диагностика методом пцр-6 количественно-ничего не обнаружено.Посев на candida spp-не дал роста.Пцр впч (тип 16,18,31,33,35,39,45,51,52,56,58,59)-не обнаружено.Микробиоценоз влагалища — в пределах нормы. Жидкостная…
Молекулярная диагностика методом пцр-6 количественно-ничего не обнаружено.Посев на candida spp-не дал роста.Пцр впч (тип 16,18,31,33,35,39,45,51,52,56,58,59)-не обнаружено.Микробиоценоз влагалища — в пределах нормы. Жидкостная…
анонимно (Женщина, 33 года)
Повышены лейкоциты в мазкеЗдравствуйте, у меня такая проблема. В сентябре начались обильные прозрачные выделения после (приема антибиотиков), беспокоили тянущие боли внизу живота и в пояснице, частые позывы к мочеиспусканию. Думала цистит, застудила. После…
анонимно
Повышены лейкоциты в мазкеЗдравствуйте! Постоянно повышены лейкоциты в гинекологическом мазке. Ничего не беспокоит кроме выделений молочного цвета, которые у меня уже несколько лет. Сейчас беременность 31 неделя. Ставят кольпит, но лечение не помогает….
анонимно
Повышены лейкоциты в мазке!Доброго времени суток! Мне 25 лет, беременностей не было! В общем мазке повышены лейкоциты, причем практически постоянно их уровень повышен! Врач отправила на ПЦР на все инфекции, все отрицательно кроме. ..
..
Повышенные лейкоциты в мазке при беременности
Мазок на флору отражает состояние влагалища, шейки матки и мочеиспускательного канала. Кроме уровня полезных и патогенных микроорганизмов, при этой диагностике проводится подсчет количества лейкоцитов. Поскольку именно эти клетки сигнализируют о наличии инфекции в организме. Повышенные лейкоциты в мазке при беременности не должны оставаться без внимания.
Содержание статьи
Лейкоциты — белые клетки крови — несут ответственность за защиту организма от различных инфекций (вирусов, бактерий, патогенных микроорганизмов). В идеале любая бактерия-нарушитель сразу уничтожается клетками-защитниками. Если возбудителей инфекции слишком много, появляется необходимость в увеличении количества лейкоцитов в месте поражения. При их устранении клетки крови разрушаются. Возникает воспалительная реакция, которая проявляется отеком, покраснением, повышением температуры.
При постановке на учет женщина проходит полное диагностическое обследование организма и посещает необходимых специалистов. Поскольку новое состояние затрагивает все органы, меняет гормональный фон и снижает иммунитет, возможно обострение хронических или развитие скрытых патологических процессов. На это укажет уровень лейкоцитов в мазке и в других анализах. Степени чистоты влагалищного мазка на флору распределяются следующим образом:
Поскольку новое состояние затрагивает все органы, меняет гормональный фон и снижает иммунитет, возможно обострение хронических или развитие скрытых патологических процессов. На это укажет уровень лейкоцитов в мазке и в других анализах. Степени чистоты влагалищного мазка на флору распределяются следующим образом:
1 степень содержит 0-5 лейкоцитов, что говорит об отсутствии любого возбудителя инфекции.
2 степень допускает 5-10 лейкоцитов. Это количество указывает на минимальное присутствие патогенных микроорганизмов, которые не оказывают влияния на функции тканей и органов. Все остальные показатели (лактобактерии, эпителий, уровень слизи) не превышают показатели. Поэтому эта степень считается вариантом нормы.
3 степень насчитывает свыше 10 лейкоцитов (до 50). Мазок выявляет много эпителия и слизи.
4 степень — количество лейкоцитов не поддается счету и указывается термин «сплошь».
Явно определяется патогенная микрофлора (трихомонады, гонококки), лактобактерии не выявляются.
При 3 и 4 степени определяют причину инфекции и при необходимости проводят лечение. Если не устранить воспалительный процесс, возможно проникновение бактерий в полость матки и заражение околоплодных вод и плода, что неминуемо приведет к выкидышу или к преждевременным родам.
Во время беременности организм активирует защитные механизмы, поэтому небольшое повышение количества лейкоцитов в мазке является допустимым (10-15 единиц в поле зрения). Но это не значит, что произошло какое-либо заражение. Под действием эстрогенов повышается кислотность влагалища, которая блокирует развитие патогенной флоры, привлекая небольшое количество лейкоцитов.
Появление и прогрессирование количества лейкоцитов в мазке всегда говорит о присутствии очага инфекции. В основном это сигнал о наличии заболеваний мочеполовой системы. К ним относят:
К ним относят:
Цервицит — воспаление в цервикальном канале.
Эндометрит — воспаление слизистой оболочки матки.
Уретрит — воспаление в мочеиспускательном канале.
Кольпит — поражение области влагалища.
Также при изменении уровня pH начинается активное размножение кандидозных грибков (молочница), которые до зачатия присутствовали, но сдерживались защитными механизмами организма. В некоторых случаях причиной повышения лейкоцитов в мазке на флору является дисбактериоз кишечника или влагалища (подавление молочно-кислых бактерий условно-патогенными микроорганизмами).
Половые инфекции и венерические заболевания тоже обнаружат себя во всех видах анализов (мазок, моча, кровь). Уреаплазмы, микоплазмы, гонорея и герпес с наступлением беременности начнут проявлять свое присутствие в организме с максимальной активностью.
К неинфекционным причинам повышения лейкоцитов в мазке относят:
Несоблюдение интимной гигиены.
Механическое раздражение вульвы тесным бельем из синтетики.
Хронические заболевания (пиелонефрит, сахарный диабет).
Лечение назначается только после установления причины внезапного роста лейкоцитов. При выявлении инфекции назначается общая или местная антибактериальная терапия.
Учитывая особое состояние женщины, изначально предпочитают местные препараты — противовоспалительные травяные ванночки и спринцовки, или обработку влагалища антисептическими растворами. И только при отсутствии результата назначается общее лечение.
Патогенные микроорганизмы в большом количестве (гонорея, сифилис, трихомонады) представляют реальную угрозу для мамы и малыша, поэтому требуется курс приема антибиотиков (Азитромицин, Эритромицин) и вагинальных свечей или растворов (Хлоргексидин, Хлорофиллипт). Несмотря на возможный риск для плода, отказываться от подобного лечения не стоит. Даже если женщина не испытывает дискомфорта, и беременность протекает нормально, не устраненная инфекция рано или поздно даст знать о себе различными осложнениями.
Несмотря на возможный риск для плода, отказываться от подобного лечения не стоит. Даже если женщина не испытывает дискомфорта, и беременность протекает нормально, не устраненная инфекция рано или поздно даст знать о себе различными осложнениями.
При молочнице рекомендованы противогрибковые свечи (Клотримазол, Пимафуцин, Полижинакс). Курс ограничивается 10-14 днями. При хроническом кандидозе в течение беременности возможно вторичное проявление заболевания. Крайне важно, чтобы на момент родов эти грибки находились в подавленном состоянии.
При дисбактериозе влагалища назначаются свечи с противовоспалительным эффектом (Гексикон, Бетадин, Полижинакс). Параллельно можно использовать средства народной медицины — спринцевания или ванночки с шалфеем, зверобоем, ромашкой.
Генитальный герпес во время беременности не всегда нуждается в лечении. Лишь в крайних случаях, при прогрессировании вируса назначается мазь Зовиракс.
Бесплатные консультации врачей онлайн
Вопрос создается.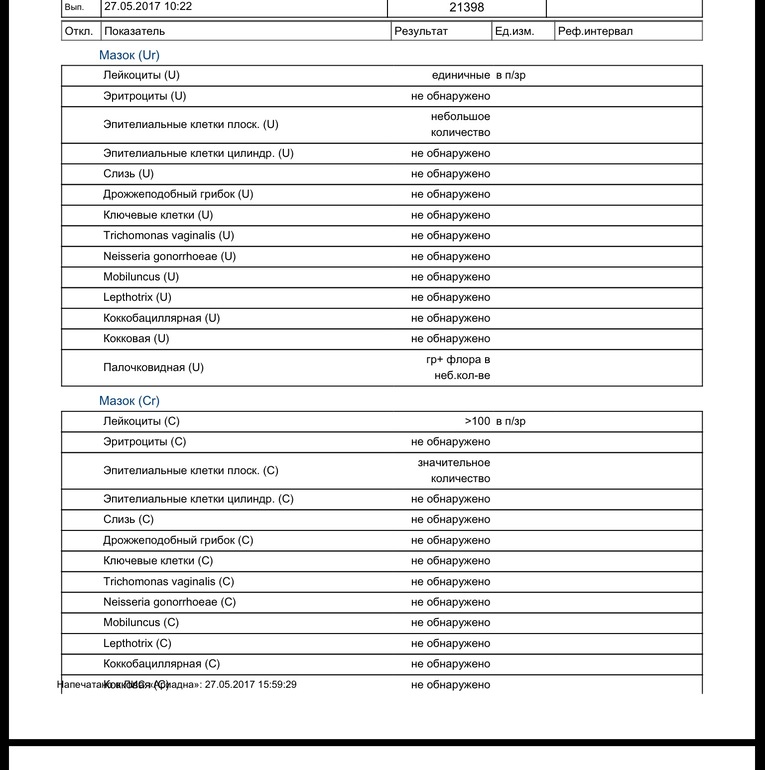 Пожалуйста, подождите…
Пожалуйста, подождите…
Только зарегистрированные пользователи могу задавать вопрос.
Зарегистрируйтесь на портале, задавайте вопросы и получайте ответы от квалифицированных специалистов!
Напоминаем, что стоимость публикации вопроса — 10 бонусов.
Зарегистрироваться Как получить бонусы
К сожалению, у вас недостаточно бонусов для оплаты вопроса.
Напоминаем, что стоимость публикации вопроса — 10 бонусов.
Как получить бонусы
Раздел медицины*: — Не указано —КоронавирусАкушерствоАллергология, иммунологияАнестезиологияВенерологияВертебрологияВетеринарияГастроэнтерологияГематологияГепатологияГериатрияГинекологияГирудотерапияГомеопатияДерматологияДиетологияИглотерапия и РефлексотерапияИнфекционные и паразитарные болезниКардиологияКардиохирургияКосметологияЛабораторная и функциональная диагностикаЛечение травмЛогопедияМаммологияМануальная терапияМРТ, КТ диагностикаНаркологияНеврологияНейрохирургияНетрадиционные методы леченияНефрологияОбщая хирургияОнкологияОстеопатияОториноларингологияОфтальмологияПедиатрияПлазмаферезПластическая хирургияПодологияПроктологияПсихиатрияПсихологияПсихотерапияПульмонология, фтизиатрияРадиология и лучевая терапияРеабилитологияРеаниматология и интенсивная терапияРевматологияРепродукция и генетикаСексологияСомнологияСпортивная медицинаСтоматологияСурдологияТерапияТравматология и ортопедияТрансфузиологияТрихологияУЗИУльтразвуковая диагностикаУрология и андрологияФармакологияФизиотерапияФлебологияЧелюстно-лицевая хирургияЭндокринологияЗатрудняюсь выбрать (будет выбрана терапия)
Кому адресован вопросВопрос адресован: ВсемКонсультантам
Консультант, которому задается вопрос:
Всем.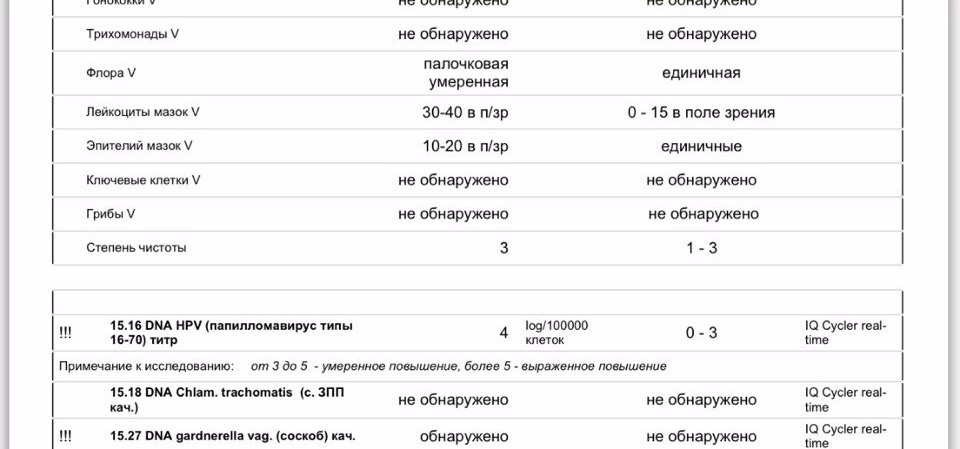 ..Агабекян Нонна Вачагановна (Акушер, Гинеколог)Айзикович Борис Леонидович (Педиатр)Акмалов Эдуард Альбертович (Аллерголог, Врач спортивной медицины)Александров Павел Андреевич (Венеролог, Гепатолог, Инфекционист, Паразитолог, Эпидемиолог)Александрова Анна Михайловна (Педагог, Психолог, Психотерапевт)Али Мохамед Гамал Эльдин Мансур (Педиатр)Аристова Анастасия Михайловна (Андролог, Уролог, Хирург)Армашов Вадим Петрович (Хирург)Афанасьева Дарья Львовна (Кардиолог, Терапевт)Беляева Елена Александровна (Гинеколог, Невролог, Рефлексотерапевт)Бушаева Ольга Владимировна (Пульмонолог, Терапевт)Врублевская Елена (Педиатр)Гензе Ольга Владимировна (Генетик, Педиатр)Горохова Юлия Игоревна (Венеролог, Врач общей практики, Дерматолог)Григорьева Алла Сергеевна (Врач общей практики, Терапевт)Демидова Елена Леонидовна (Психолог, Психотерапевт)Денищук Иван Сергеевич (Андролог, Уролог)Дибиров Магомед Гусейнович (Стоматолог)Димина Тамара Олеговна (Акушер, Аллерголог, Ангиохирург)Довгаль Анастасия Юрьевна (Маммолог, Онколог, Радиолог)Долгова Юлия Владимировна (Педиатр)Дьяконова Мария Алексеевна (Гериатр, Терапевт)Жердакова Дарья Владимировна (Акушер, Гинеколог)Загумённая Анна Юрьевна (Врач спортивной медицины, Гирудотерапевт, Диетолог, Косметолог, Терапевт)Зверев Валентин Сергеевич (Ортопед, Травматолог)Згоба Марьяна Игоревна (Окулист (Офтальмолог))Зинченко Вадим Васильевич (Рентгенолог, Хирург)Зорий Евген Владимирович (Невролог, Психолог, Терапевт, Хирург)Извозчикова Нина Владиславовна (Гастроэнтеролог, Дерматолог, Иммунолог, Инфекционист, Пульмонолог)Илона Игоревна (Врач общей практики, Гастроэнтеролог, Терапевт, Эндокринолог)Калявина Светлана Николаевна (Акушер, Гинеколог)Калягина Екатерина (Другая специальность)Карпенко Алик Викторович (Ортопед, Травматолог)Касимов Анар Физули оглы (Онколог, Хирург)Киреев Сергей Александрович (Психиатр, Психолог, Психотерапевт)Кирнос Марина Станиславовна (Стоматолог, Стоматолог детский, Стоматолог-терапевт)Копежанова Гульсум (Акушер, Гинеколог)Кравцов Александр Васильевич (Нарколог, Психиатр)Красильников Андрей Викторович (Врач ультразвуковой диагностики, Медицинский директор, Флеболог, Хирург)Кряжевских Инна Петровна (Терапевт, Гастроэнтеролог)Кудряшова Светлана Петровна (Эндокринолог)Куртанидзе Ираклий Малхазович (Окулист (Офтальмолог))Кущ Елена Владимировна (Диетолог, Терапевт)Лазарева Татьяна Сергеевна (ЛОР (Оториноларинголог))Лаптева Лариса Ивановна (Невролог)Лебединская Татьяна Александровна (Психолог, Психотерапевт)Ледник Максим Леонидович (Венеролог, Дерматолог)Леонова Наталья Николаевна (Детский хирург)Литвиненко Станислав Григорьевич (Ортопед, Травматолог)Лямина Ирина Алексеевна (Акушер)Максименко Татьяна Константиновна (Инфекционист)МАЛЬКОВ РОМАН ЕВГЕНЬЕВИЧ (Диетолог, Остеопат, Реабилитолог)Мамедов Рамис (ЛОР (Оториноларинголог))Мартиросян Яков Ашотович (Детский хирург, Проктолог, Травматолог, Уролог, Хирург)Маряшина Юлия Александровна (Акушер, Венеролог, Врач ультразвуковой диагностики, Гинеколог, Педиатр)Матвеева Ярослава Дмитриевна (Педиатр)Мершед Хасан Имадович (Вертебролог, Нейрохирург)Миллер Ирина Васильевна (Невролог)Мильдзихова АЛЬБИНА Бексолтановна (Врач общей практики, Гинеколог, ЛОР (Оториноларинголог), Педиатр, Терапевт)Муратова Наталья Сергеевна (Врач общей практики, Диетолог)Мухорин Виктор Павлович (Нефролог)Наумов Алексей Алексеевич (Мануальный терапевт)Никитина Анна Алексеевна (Окулист (Офтальмолог))Ольга Викторовна (Невролог, Неонатолог, Педиатр, Реабилитолог, Терапевт)Павлова Мария Игоревна (Стоматолог, Стоматолог-хирург, Челюстно-лицевой хирург)Панигрибко Сергей Леонидович (Венеролог, Дерматолог, Косметолог, Массажист, Миколог)Пантелеева Кристина Алексеевна (Невролог)Пастель Владимир Борисович (Ортопед, Ревматолог, Травматолог, Хирург)Паунок Анатолий Анатольевич (Андролог, Уролог)Першина Наталия Сергеевна (Невролог)Прокофьева Анастасия Михайловна (ЛОР (Оториноларинголог))Прохоров Иван Алексеевич (Нейрохирург, Хирург)Пушкарев Александр Вольдемарович (Гинеколог, Психотерапевт, Реабилитолог, Репродуктолог (ЭКО), Эндокринолог)Пьянцева Екатерина Вячеславна (Педиатр)Радевич Игорь Тадеушевич (Андролог, Венеролог, Сексолог, Уролог)Сапрыкина Ольга Александровна (Невролог)Свечникова Анастасия Евгеньевна (Стоматолог, Стоматолог детский, Стоматолог-ортопед, Стоматолог-терапевт, Стоматолог-хирург)Семений Александр Тимофеевич (Врач общей практики, Реабилитолог, Терапевт)Сергейчик Никита Сергеевич (Анестезиолог, Гомеопат)Силуянова Валерия Викторовна (Акушер, Врач ультразвуковой диагностики, Гинеколог)Соболь Андрей Аркадьевич (Кардиолог, Нарколог, Невролог, Психиатр, Психотерапевт)Сошникова Наталия Владимировна (Эндокринолог)Степанова Татьяна Владимировна (ЛОР (Оториноларинголог))Степашкина Анастасия Сергеевна (Гематолог, Пульмонолог, Терапевт)Сурова Лидия (Гирудотерапевт, Невролог, Терапевт)Суханова Оксана Александровна (Клинический фармаколог, Психолог)Сухих Данил Витальевич (Психиатр)Тумарец Кирилл Михайлович (Врач лечебной физкультуры, Врач спортивной медицины, Кинезитерапевт, Реабилитолог, Физиотерапевт)Турлыбекова Венера Равильевна (Врач общей практики, Педиатр)Устимова Вера Николаевна (Гематолог, Терапевт, Трансфузиолог)Фатеева Анастасия Александровна (Гастроэнтеролог, Диетолог, Психотерапевт, Эндокринолог)Федотова Татьяна Владимировна (Врач ультразвуковой диагностики, Гематолог, Терапевт)Фоминов Олег Эдуардович (Сексолог)Фоминов Олег Эдуардович (Сексолог)Фурманова Елена Александровна (Аллерголог, Иммунолог, Инфекционист, Педиатр)Хасанов Эльзар Халитович (Андролог, Врач ультразвуковой диагностики, Онколог, Уролог, Хирург)Хасанова Гульнара Сунагатулловна (Акушер, Врач ультразвуковой диагностики)Чупанова Аида (Акушер, Гинеколог)Чупанова Аида Идаятовна (Акушер, Гинеколог, Репродуктолог (ЭКО))Швайликова Инна Евненьевна (Окулист (Офтальмолог))Шибанова Мария Александровна (Нефролог, Терапевт)Щепетова Ольга Александровна (Терапевт)Ягудин Денар Лукманович (ЛОР (Оториноларинголог))Ярвела Марианна Юрьевна (Психолог)
..Агабекян Нонна Вачагановна (Акушер, Гинеколог)Айзикович Борис Леонидович (Педиатр)Акмалов Эдуард Альбертович (Аллерголог, Врач спортивной медицины)Александров Павел Андреевич (Венеролог, Гепатолог, Инфекционист, Паразитолог, Эпидемиолог)Александрова Анна Михайловна (Педагог, Психолог, Психотерапевт)Али Мохамед Гамал Эльдин Мансур (Педиатр)Аристова Анастасия Михайловна (Андролог, Уролог, Хирург)Армашов Вадим Петрович (Хирург)Афанасьева Дарья Львовна (Кардиолог, Терапевт)Беляева Елена Александровна (Гинеколог, Невролог, Рефлексотерапевт)Бушаева Ольга Владимировна (Пульмонолог, Терапевт)Врублевская Елена (Педиатр)Гензе Ольга Владимировна (Генетик, Педиатр)Горохова Юлия Игоревна (Венеролог, Врач общей практики, Дерматолог)Григорьева Алла Сергеевна (Врач общей практики, Терапевт)Демидова Елена Леонидовна (Психолог, Психотерапевт)Денищук Иван Сергеевич (Андролог, Уролог)Дибиров Магомед Гусейнович (Стоматолог)Димина Тамара Олеговна (Акушер, Аллерголог, Ангиохирург)Довгаль Анастасия Юрьевна (Маммолог, Онколог, Радиолог)Долгова Юлия Владимировна (Педиатр)Дьяконова Мария Алексеевна (Гериатр, Терапевт)Жердакова Дарья Владимировна (Акушер, Гинеколог)Загумённая Анна Юрьевна (Врач спортивной медицины, Гирудотерапевт, Диетолог, Косметолог, Терапевт)Зверев Валентин Сергеевич (Ортопед, Травматолог)Згоба Марьяна Игоревна (Окулист (Офтальмолог))Зинченко Вадим Васильевич (Рентгенолог, Хирург)Зорий Евген Владимирович (Невролог, Психолог, Терапевт, Хирург)Извозчикова Нина Владиславовна (Гастроэнтеролог, Дерматолог, Иммунолог, Инфекционист, Пульмонолог)Илона Игоревна (Врач общей практики, Гастроэнтеролог, Терапевт, Эндокринолог)Калявина Светлана Николаевна (Акушер, Гинеколог)Калягина Екатерина (Другая специальность)Карпенко Алик Викторович (Ортопед, Травматолог)Касимов Анар Физули оглы (Онколог, Хирург)Киреев Сергей Александрович (Психиатр, Психолог, Психотерапевт)Кирнос Марина Станиславовна (Стоматолог, Стоматолог детский, Стоматолог-терапевт)Копежанова Гульсум (Акушер, Гинеколог)Кравцов Александр Васильевич (Нарколог, Психиатр)Красильников Андрей Викторович (Врач ультразвуковой диагностики, Медицинский директор, Флеболог, Хирург)Кряжевских Инна Петровна (Терапевт, Гастроэнтеролог)Кудряшова Светлана Петровна (Эндокринолог)Куртанидзе Ираклий Малхазович (Окулист (Офтальмолог))Кущ Елена Владимировна (Диетолог, Терапевт)Лазарева Татьяна Сергеевна (ЛОР (Оториноларинголог))Лаптева Лариса Ивановна (Невролог)Лебединская Татьяна Александровна (Психолог, Психотерапевт)Ледник Максим Леонидович (Венеролог, Дерматолог)Леонова Наталья Николаевна (Детский хирург)Литвиненко Станислав Григорьевич (Ортопед, Травматолог)Лямина Ирина Алексеевна (Акушер)Максименко Татьяна Константиновна (Инфекционист)МАЛЬКОВ РОМАН ЕВГЕНЬЕВИЧ (Диетолог, Остеопат, Реабилитолог)Мамедов Рамис (ЛОР (Оториноларинголог))Мартиросян Яков Ашотович (Детский хирург, Проктолог, Травматолог, Уролог, Хирург)Маряшина Юлия Александровна (Акушер, Венеролог, Врач ультразвуковой диагностики, Гинеколог, Педиатр)Матвеева Ярослава Дмитриевна (Педиатр)Мершед Хасан Имадович (Вертебролог, Нейрохирург)Миллер Ирина Васильевна (Невролог)Мильдзихова АЛЬБИНА Бексолтановна (Врач общей практики, Гинеколог, ЛОР (Оториноларинголог), Педиатр, Терапевт)Муратова Наталья Сергеевна (Врач общей практики, Диетолог)Мухорин Виктор Павлович (Нефролог)Наумов Алексей Алексеевич (Мануальный терапевт)Никитина Анна Алексеевна (Окулист (Офтальмолог))Ольга Викторовна (Невролог, Неонатолог, Педиатр, Реабилитолог, Терапевт)Павлова Мария Игоревна (Стоматолог, Стоматолог-хирург, Челюстно-лицевой хирург)Панигрибко Сергей Леонидович (Венеролог, Дерматолог, Косметолог, Массажист, Миколог)Пантелеева Кристина Алексеевна (Невролог)Пастель Владимир Борисович (Ортопед, Ревматолог, Травматолог, Хирург)Паунок Анатолий Анатольевич (Андролог, Уролог)Першина Наталия Сергеевна (Невролог)Прокофьева Анастасия Михайловна (ЛОР (Оториноларинголог))Прохоров Иван Алексеевич (Нейрохирург, Хирург)Пушкарев Александр Вольдемарович (Гинеколог, Психотерапевт, Реабилитолог, Репродуктолог (ЭКО), Эндокринолог)Пьянцева Екатерина Вячеславна (Педиатр)Радевич Игорь Тадеушевич (Андролог, Венеролог, Сексолог, Уролог)Сапрыкина Ольга Александровна (Невролог)Свечникова Анастасия Евгеньевна (Стоматолог, Стоматолог детский, Стоматолог-ортопед, Стоматолог-терапевт, Стоматолог-хирург)Семений Александр Тимофеевич (Врач общей практики, Реабилитолог, Терапевт)Сергейчик Никита Сергеевич (Анестезиолог, Гомеопат)Силуянова Валерия Викторовна (Акушер, Врач ультразвуковой диагностики, Гинеколог)Соболь Андрей Аркадьевич (Кардиолог, Нарколог, Невролог, Психиатр, Психотерапевт)Сошникова Наталия Владимировна (Эндокринолог)Степанова Татьяна Владимировна (ЛОР (Оториноларинголог))Степашкина Анастасия Сергеевна (Гематолог, Пульмонолог, Терапевт)Сурова Лидия (Гирудотерапевт, Невролог, Терапевт)Суханова Оксана Александровна (Клинический фармаколог, Психолог)Сухих Данил Витальевич (Психиатр)Тумарец Кирилл Михайлович (Врач лечебной физкультуры, Врач спортивной медицины, Кинезитерапевт, Реабилитолог, Физиотерапевт)Турлыбекова Венера Равильевна (Врач общей практики, Педиатр)Устимова Вера Николаевна (Гематолог, Терапевт, Трансфузиолог)Фатеева Анастасия Александровна (Гастроэнтеролог, Диетолог, Психотерапевт, Эндокринолог)Федотова Татьяна Владимировна (Врач ультразвуковой диагностики, Гематолог, Терапевт)Фоминов Олег Эдуардович (Сексолог)Фоминов Олег Эдуардович (Сексолог)Фурманова Елена Александровна (Аллерголог, Иммунолог, Инфекционист, Педиатр)Хасанов Эльзар Халитович (Андролог, Врач ультразвуковой диагностики, Онколог, Уролог, Хирург)Хасанова Гульнара Сунагатулловна (Акушер, Врач ультразвуковой диагностики)Чупанова Аида (Акушер, Гинеколог)Чупанова Аида Идаятовна (Акушер, Гинеколог, Репродуктолог (ЭКО))Швайликова Инна Евненьевна (Окулист (Офтальмолог))Шибанова Мария Александровна (Нефролог, Терапевт)Щепетова Ольга Александровна (Терапевт)Ягудин Денар Лукманович (ЛОР (Оториноларинголог))Ярвела Марианна Юрьевна (Психолог)
Описание проблемы:
Пол: —укажите пол—ЖенщинаМужчина
Возраст:
у мужчин и женщин, описание процедуры, ее эффективность и информативность.
 Выводы об анализе мазка на лейкоциты
Выводы об анализе мазка на лейкоциты
Если где-то упоминается диагностическая процедура под названием мазок на лейкоциты, то речь, скорее всего, идет о выявлении половых инфекций. Это достаточно частое исследование, при котором определяется содержание лейкоцитов, а также бактерий, эпителия и других микроскопических элементов в отделяемом из половых путей. С таким тестом в большей степени знакомы женщины, но результаты мазка дают ценную информацию и для «мужских» врачей: урологов, андрологов, поэтому иногда анализ проводится и у мужчин.
Мазок у мужчин:
Исследование выполняют по такому показанию как подозрение на инфекционный процесс в мочеполовой системе. Если у мужчины жалобы на зуд, неприятные выделения из уретры и тому подобные признаки, указывающие на заболевание, ему обязательно назначают такой анализ.
Также мазок проводят мужчинам, у которых нет симптомов, но болезнь вероятна, так как у них был риск заражения (например, контакт с партнершей, у которой выявили ЗППП).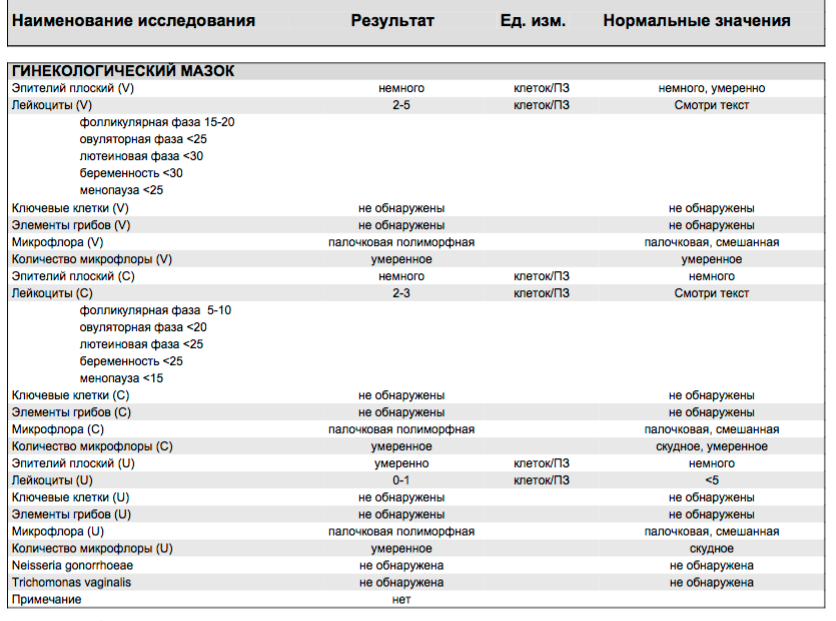 Наконец, тест используют для отслеживания результатов лечения. Если картина клеток в мазке нормализуется, значит, человек выздоровел. Нормальным является содержание до 5 клеток в поле зрения, условно нормальный результат составляет 10 клеток в поле зрения.
Наконец, тест используют для отслеживания результатов лечения. Если картина клеток в мазке нормализуется, значит, человек выздоровел. Нормальным является содержание до 5 клеток в поле зрения, условно нормальный результат составляет 10 клеток в поле зрения.
Лейкоциты – это, прежде всего, признак воспаления; белые кровяные клетки мигрируют в зоны, где в организм пытаются проникнуть вредоносные микробы. Следовательно, повышенные лейкоциты в мазке указывают на какой-либо инфекционно-воспалительный процесс. У мужчин причиной такого изменения в анализах чаще всего являются вышеупомянутые заболевания, передающиеся половым путем, так что если у человека много лейкоцитов, то ему с большой вероятностью предстоит лечение у дерматовенеролога. Другие инфекции мочевыводящих путей, не половые, развиваются у сильного пола реже.
В случаях, когда белых кровяных клеток в мазке намного больше нормы, анализ мочи на лейкоциты тоже показывает их повышенное содержание.
Объективно говоря, представители мужского пола очень неохотно обращаются к врачам для проведения мазка.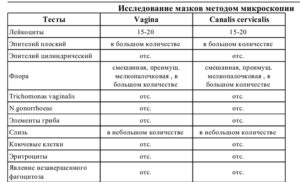 Предполагаемые проблемы с мужским здоровьем являются для многих из них болезненной и деликатной темой, которую они не хотели бы обсуждать даже с доктором. Кроме того, некоторым пациентам представляется, будто взятие образца на исследование – это крайне неприятное мероприятие, сопровождающееся значительным дискомфортом.
Предполагаемые проблемы с мужским здоровьем являются для многих из них болезненной и деликатной темой, которую они не хотели бы обсуждать даже с доктором. Кроме того, некоторым пациентам представляется, будто взятие образца на исследование – это крайне неприятное мероприятие, сопровождающееся значительным дискомфортом.
На самом деле взятие образца на мазок не предусматривает причинения человеку боли. Это слегка неприятно, и только, а в исполнении опытного медработника процедура вообще причиняет минимум ощущений и проводится очень быстро. Сам же анализ мазка на лейкоциты весьма ценен и может указать не только на развитие воспаления (если в пробе находят много лейкоцитов), но и на его непосредственную причину (когда там же обнаруживают бактерии или другие микробы). Поэтому исследование очень полезно, и его рекомендуется без промедлений проводить всем, кому оно показано.
Мазок у женщин:
Содержание лейкоцитов в мазке у женщин приблизительно сходно с мужскими нормами анализа.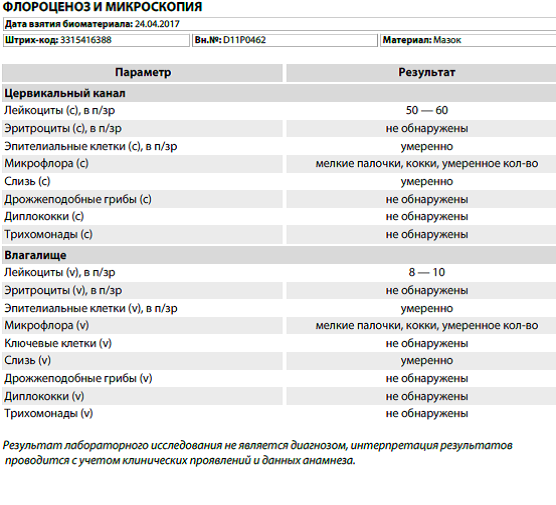 В любом случае это несколько штук в поле зрения. Если лейкоцитов слишком много, значит, у пациентки острый или вялотекущий воспалительный процесс.
В любом случае это несколько штук в поле зрения. Если лейкоцитов слишком много, значит, у пациентки острый или вялотекущий воспалительный процесс.
Вызывать повышенные лейкоциты в мазке могут не только ЗППП, но и другие причины. Так, у женщин очень часто бывают такие заболевания как цистит и пиелонефрит. Они могут быть вызваны различными микроорганизмами, например, кишечной палочкой, которая попала в уретру и «забралась» по ней вверх. У женщин короткие и широкие мочевыводящие пути, поэтому у них отмечена повышенная склонность к подобным заболеваниям. Привычка красиво, но легко одеваться в холода также создает благоприятную почву для переохлаждения, а значит, предрасполагает к циститу, пиелонефриту и в итоге к появлению в мазке лейкоцитов.
Аналогично мужчинам, анализ мочи на лейкоциты у женщин тоже может давать повышенные значения при явных воспалительных процессах.
Мазок у женщин – исследование не менее полезное, чем у пациентов мужского пола. Однако стоит отметить, что во многих случаях анализ проводится неправильно. По правилам при взятии мазка положено забирать материал не из одной, а из четырех разных областей: уретры, влагалища, шейки матки и прямой кишки. В них надо по отдельности изучать соотношения и виды клеток, потому что нормы для разных зон несколько отличаются.
По правилам при взятии мазка положено забирать материал не из одной, а из четырех разных областей: уретры, влагалища, шейки матки и прямой кишки. В них надо по отдельности изучать соотношения и виды клеток, потому что нормы для разных зон несколько отличаются.
К сожалению, во многих клиниках забор пробы проводят только из влагалища, а следовательно, результаты мазка не то чтобы неправильные, но однозначно неполные. Если проводить исследование в положенном виде, оно будет гораздо более ценным.
Перейдем к выводам. Когда в мазке у мужчины или женщины находят много лейкоцитов, это означает, что человек болен, и ему предстоит лечение. Если подобная неприятность случилась и с вами, имейте в виду: в ваших интересах полноценно обследоваться, а затем начать принимать препараты – так, как говорит врач, и на протяжении того времени, что он указывает. Напоследок, по окончании терапии, не забудьте еще раз сдать мазок на лейкоциты. Только получив нормальные результаты, вы сможете расслабиться.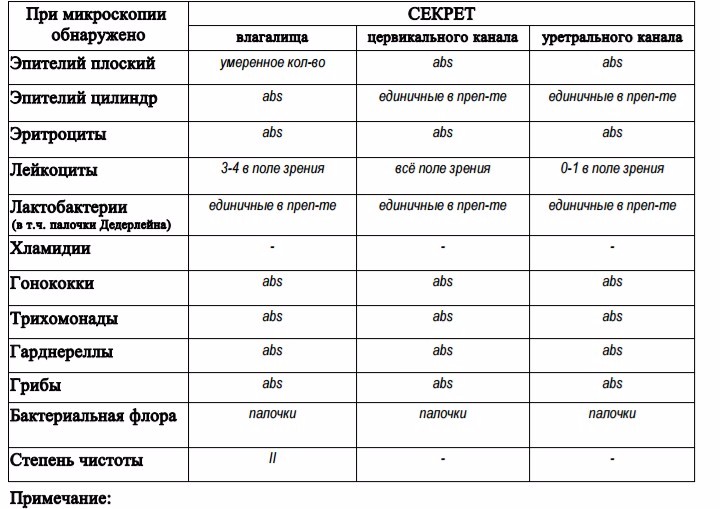
Чтобы лечение инфекционно-воспалительных процессов проходило эффективнее, рекомендуется принимать дополнительные средства для поддержки иммунитета. Препарат под названием Трансфер Фактор является одним из самых эффективных средств для улучшения работы иммунной системы. Максимальный уровень безопасности, доказанное действие на фагоциты и лимфоциты, отсутствие токсического влияния на организм помогают ему делать лечение более успешным.
Повышенные лейкоциты в мазке
В женских консультациях часто наблюдается такое явление, как сокрытие важной информации о состоянии здоровья пациенток от них самих. Почему врач не объясняет, насколько серьезной является проблема, каковы ее причины, сколько есть вариантов лечения? Почему пациентка должна слепо верить в рекомендации врача-гинеколога? Если информацию не дает специалист, то имеет смысл разобраться самой что и как работает, почему происходят сбои в системе, как с ними бороться.
Важно! Доказано, что чем лучше больной осведомлен о своих проблемах, тем быстрее проходит лечение. Это связано не только с физическими изменениями, но и внутренним настроем на борьбу с болезнью.
Это связано не только с физическими изменениями, но и внутренним настроем на борьбу с болезнью.
Одним из показателей здоровья женщины является наличие в кровяном русле белых клеток крови – лейкоцитов. Они ответственны за общий иммунитет организма, что позволяет безошибочно определить наличие инфекционных агентов. Деятельность бактерий и вирусов подрывает защитные силы, выделяя продукты своей жизнедеятельности. При этом пониженный иммунитет страдает еще больше.
В гинекологии количество лейкоцитов определяют при помощи анализа мазка из цервикально канала. Если они в норме, то переживать не о чем. Но часто случается, что женщина не чувствует никаких изменений в здоровье, а лейкоциты повышаются.
Что такое лейкоциты и как они работают?
На фото – лейкоцитыЛейкоциты – это общее название для группы клеток, которые отслеживают бактерии и поглощают их. Этот процесс называется фагоцитоз. При этом белые клетки погибают. Скопления гноя на определенном участке тела – это погибшие лейкоциты.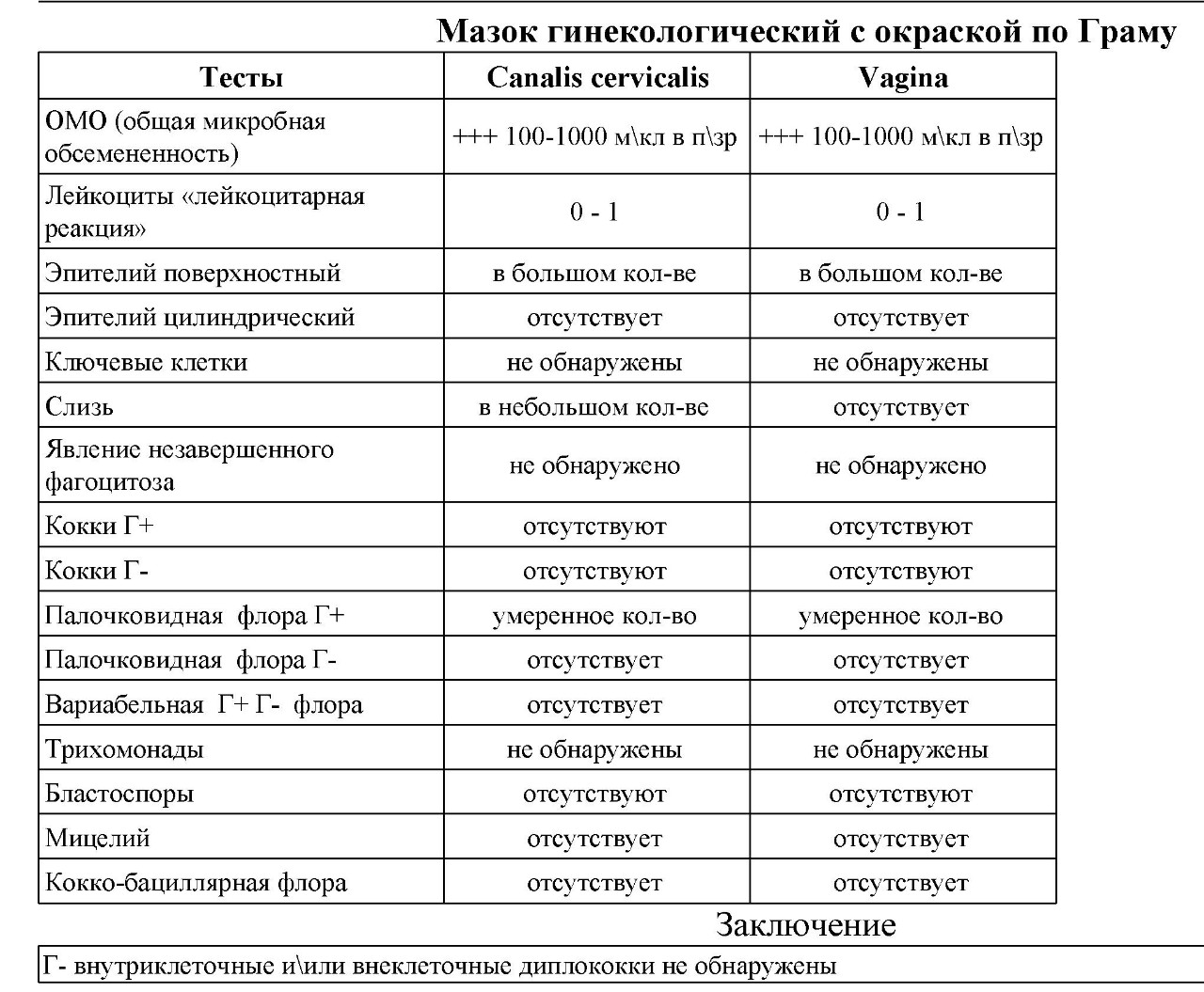
Существует несколько видов лейкоцитов:
- нейтрофилы;
- базофилы;
- эозинофилы;
- лимфоциты;
- моноциты.
Отличаются они размерами, формой ядра и функциями, которые выполняют в организме.
Алгоритм действия лейкоцита следующий: при попадании инфекции в организм, лейкоциты обнаруживают ее и поглощают. При переваривании бактерий выделяются вещества, которые образуют очаг воспаления. При этом возникает покраснение, повышается температура, появляется припухлость или отек.
Если клетки в состоянии уничтожить всю инфекцию, то человек выздоравливает самостоятельно. Если лейкоциты слабые, их мало или они малоподвижные из-за низкого иммунитета, то появляется абсцесс.
Абсцесс – это местная воспалительная реакция организма на чужеродные микроорганизмы. Организм отграничивает больное место с помощью капсулы. Основное проявление абсцесса – образование гнойной полости.
Для организма человека лучше, когда при наличии инфекции возникает воспаление. Останется выяснить, какая именно бактерия провоцирует процесс и назначить лечение. Отсутствие реакции означает нерабочую иммунную систему и серьезные нарушения в работе организма. Чаще всего в анализах обнаруживается пониженное число белых клеток.
Останется выяснить, какая именно бактерия провоцирует процесс и назначить лечение. Отсутствие реакции означает нерабочую иммунную систему и серьезные нарушения в работе организма. Чаще всего в анализах обнаруживается пониженное число белых клеток.
Хроническое воспаление протекает длительно. Это означает, что сил для борьбы с инфекцией не хватает и требуется помощь в виде лекарственных препаратов, которые подавляют инфекцию и стимулируют иммунную систему. Большое значение имеет правильное питание и употребление витаминов – натуральных (овощи, фрукты) и комплексных аптечных средств.
Свойство лейкоцитов проникать через стенки сосудов и обратно в кровяное русло дает повод думать, что наличие очага воспаления на любом участке тела может привести к увеличению общего числа лейкоцитов в организме. При этом они могут оказаться и в мазке из шейки матки.
Нейтрофилы и их функции
Основным показателем наличия инфекции является увеличение количества нейтрофильных лейкоцитов. Их функция – борьба с бактериями, которые чаще всего поражают мочеполовую систему. В норме количество нейтрофилов составляет до 75% от общего количества лейкоцитов. Если этот показатель повышен, то имеет место воспаление. При гинекологическом осмотре слизистая влагалища может быть гиперемирована, присутствуют выделения из цервикального канала.
Их функция – борьба с бактериями, которые чаще всего поражают мочеполовую систему. В норме количество нейтрофилов составляет до 75% от общего количества лейкоцитов. Если этот показатель повышен, то имеет место воспаление. При гинекологическом осмотре слизистая влагалища может быть гиперемирована, присутствуют выделения из цервикального канала.
Исследование мазка на патогенную флору проводится параллельно с исследованием крови. Чтобы определиться с лечением, необходимо также обследовать партнера женщины. Обнаруженные инфекции у женщины в большинстве случаев присутствуют в уретре мужчины.
Количество нейтрофилов повышается, если:
- имеются острые инфекционные процессы;
- интоксикация организма;
- гнойные процессы;
- злокачественные опухоли;
- большая кровопотеря.
Вместе с анализами на лейкоциты требуется провести ряд диагностических мероприятий:
- кольпоскопия;
- онкоцитология;
- пробы эпителия;
- УЗИ органов малого таза на эхогенность;
- биопсия;
- исследование мазка на наличие эритроцитов.

Главное место в диагностике занимает расшифровка результатов анализов.
Инфекции мочеполовой системы
Плохие анализы мазка из шейки матки свидетельствуют о попадании и размножении инфекции в половых путях. К особо опасным относятся:
- хламидии;
- гонококки;
- трихомонады;
- ВПЧ;
- гарднереллы;
- уреаплазмы;
- микоплазмы.
Это далеко не весь список. Осложняют течение женских заболеваний инфекции, находящиеся в мочевом пузыре, мочеиспускательном канале, почках, кишечнике. Причина повышения лейкоцитов в мазке может находиться вне области исследования гинеколога.
Повышенные лейкоциты в мазке при эрозии шейки матки
Повышенные лейкоциты при эрозии шейки матки говорят о том, что в поврежденном эпителии размножается инфекция. При эрозии многослойный эпителий замещается на однослойный, что способствует проникновению микробов в слизистую оболочку. В норме белых кровяных телец в шейке матки должно быть не более 20 единиц. Это верхний предел, после которого врач ставит диагноз воспаление и назначает анализ на конкретную инфекцию. 35 лейкоцитов – это уже вялотекущее воспаление или его начальная стадия.
Это верхний предел, после которого врач ставит диагноз воспаление и назначает анализ на конкретную инфекцию. 35 лейкоцитов – это уже вялотекущее воспаление или его начальная стадия.
Лейкоциты в мазке из шейки матки могут повышаться при беременности. Это связано с общим снижением иммунитета. Поэтому микробы, грибки, которые находились в организме до беременности, в этот период активизируются. Количество нейтрофилов в шейке матки повышается при молочнице, которая очень часто бывает у женщин на поздних сроках. Иногда их количество достигает 60 единиц.
Эрозия при беременности является дополнительным фактором, который привлекает иммунные клетки в область половых органов. Лейкоциты защищают поврежденную слизистую шейки матки от воздействия микробов.
70 – 80 лейкоцитов в мазке говорит о том, что имеются инфекции в почках и мочевыводящих путях. Следует пройти обследование с помощью УЗИ и сдать анализы мочи. Если при этом повышается температура и мочеиспускание происходит болезненно, то лечить надо не только эрозию, но и почки.
100 – 150 лейкоцитов в мазке при эрозии – это тяжелая форма инфекции с образованием гноя. Процесс является очень опасным, потому как через поврежденный эпителий инфекция проникает в кровь. Выбор препарата в данном случае – антибиотик. Параллельно лечению следует контролировать уровень лейкоцитов, поэтому врач назначает повторные мазки. В острой стадии заболевания могут быть увеличены паховые лимфатические узлы.
При беременности часто бывает, что маточный лейкоцитоз повышается до критических показателей – 200 единиц. При этом никаких микробов не обнаруживается, а выделения – сплошь и рядом. Иногда повышается тонус матки. Это объясняется реакцией организма женщины на чужеродный белок. Особенно это выражено при различии резус фактора матери и плода. По отзывам – обычно все проходит само собой после родов. Уровень гормонов также оказывает влияние на количество белых кровяных телец.
Лейкоциты понижены при эрозии шейки матки
Низкое содержание нейтрофилов во влагалище и шейке матки может означать плохую сопротивляемость инфекции.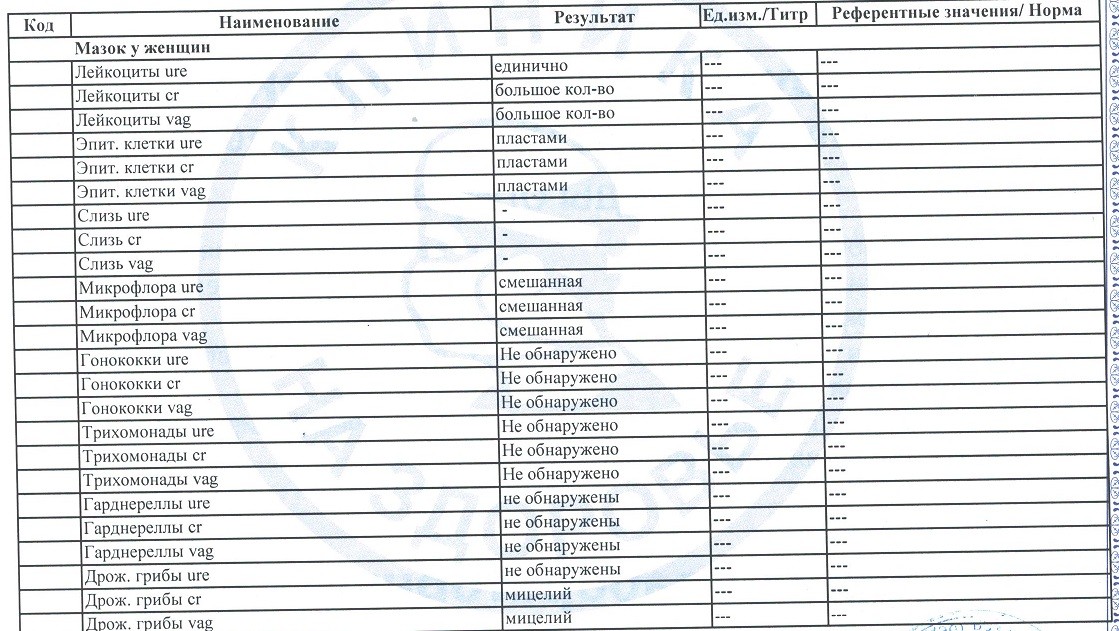 Такое состояние наблюдается при:
Такое состояние наблюдается при:
- эндокринных нарушениях;
- недостатке питательных веществ;
- при онкологии;
- нарушения в работе костного мозга.
Понижение числа нейтрофилов – опасное явление, которое требует дополнительного обследования крови. Если в крови также присутствует мало лейкоцитов, то стоит провести полное обследование.
Эрозия матки в данном случае может стать входными воротами для любой инфекции, поэтому необходимо соблюдать правила личной гигиены, упорядочить половую жизнь, так как при большом количестве сексуальных партнеров риск попадания микробов увеличивается.
Как понизить количество лейкоцитов в мазке?
Снижать количество белых кровяных клеток требуется в том случае, когда есть установленная инфекция – бактериальная, вирусная или грибковая. Препаратами выбора против бактерий обычно бывают антибиотики. После курса лечения проводится повторный анализ. Через 2 – 3 недели еще один.
Противовирусная терапия заключается в применении средств, укрепляющих иммунитет. Кандидоз лечится противогрибковыми препаратами.
С осторожностью следует относиться к лекарствам во время беременности, потому что в данный период повышенное содержание лейкоцитов может не иметь отношения к инфекции.
Видео из бесплатных курсов представленных на сайте: Лейкоциты мазке
Видео: Что нашли у меня в мазках
Видео: норма лейкоцитов в мазках
Данная статья размещена исключительно в образовательных целях и не является научным материалом или профессиональным медицинским советом. Всегда доверяйте в первую очередь своему лечащему врачу! У всех методов лечения и препаратов приведенных в статье могут быть противопоказания. Необходима консультация специалиста
причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кольпит: причины появления, симптомы, диагностика и способы лечения.Определение
Кольпит, или вагинит – это воспаление слизистой оболочки влагалища, вызванное различными инфекционными агентами. Заболевание могут провоцировать или усугублять термические и механические факторы: перегревание, переохлаждение, ежедневное использование гигиенических прокладок, ношение синтетического нижнего белья, тесных брюк, травматизация слизистой влагалища при половом контакте.
Причины появления кольпита
В норме влагалище женщины нестерильно, на его слизистой присутствует микрофлора. Основа нормальной микрофлоры влагалища здоровой женщины — лактобактерии. Они выполняют защитную функцию — обеспечивают кислую реакцию влагалищного секрета (она оптимальна для лактобактерий) и конкурируют с патогенными микроорганизмами за место и питательные вещества. В меньшем количестве во влагалище содержатся бифидобактерии, стафилококки, стрептококки, энтеробактерии, бактероиды, кандида и др.
Уровень женских половых гормонов эстрогенов влияет, в том числе, на свойства слизистой влагалища. Соответственно, при снижении их уровня (в первую очередь при климаксе) развивается атрофия слизистой, количество лактобактерий во влагалище уменьшается, что приводит к риску развития кольпита.
Возбудителями кольпита могут стать различные бактерии, а также грибы рода Candida. Сахарный диабет, онкологические заболевания, иммунодефицитные состояния, бесконтрольный прием антибиотиков, использование гормональных и противоопухолевых препаратов способствуют нарушению нормальной микрофлоры влагалища.
Риск развития кольпита повышается при несоблюдении личной гигиены и частой смене половых партнеров.
Классификация заболеванияПо характеру течения выделяют острый и хронический кольпит.
В зависимости от возбудителя различают специфический и неспецифический кольпит.
Специфический кольпит возникает при заражении от полового партнера. Его вызывают патогенные микроорганизмы (гонококки, микоплазмы, хламидии и др.), которые в норме в организме отсутствуют.
Развитие неспецифического вагинита провоцируют так называемые условно-патогенные микроорганизмы. Они могут находиться во влагалище здоровой женщины, но в значительно меньшем количестве по отношению к лактобактериям. Под влиянием различных неблагоприятных факторов (при сниженном иммунитете, стрессовых ситуациях, переохлаждении) условно-патогенные бактерии становятся болезнетворными, их количество растет, и они провоцируют воспаление стенок влагалища. Чаще всего возбудителями неспецифического вагинита являются стафилококки, стрептококки, кишечная палочка и грибы рода Candida. Иногда грибковый вагинит (синонимы: вагинальный кандидоз, молочница) выделяют в отдельную группу.
В постменопаузе у женщин может развиться так называемый атрофический вагинит.
Симптомы кольпитаВыраженность проявлений кольпита может быть различной – от минимального дискомфорта до значимых болевых ощущений и обильного отделяемого.
При возникновении кольпита женщина может испытывать жжение, зуд в области влагалища, которые сопровождаются гнойными или слизисто-гнойными выделениями (светлыми или желтовато-зеленоватыми с неприятным запахом) из половых путей. Возможна болезненность влагалища при половом акте.
При молочнице обычно преобладают жалобы на зуд и сухость влагалища, выделения обильные белые, крупицеподобные (так называемые творожистые).
При атрофическом вагините женщину беспокоит выраженный зуд и сухость влагалища; выделения при этом скудные, без запаха.
Диагностика кольпита
Диагноз «кольпит» устанавливает гинеколог по результатам осмотра и лабораторных исследований.
Врач обращает внимание на покраснение, отечность слизистой оболочки влагалища и шейки матки, патологическое отделяемое. Слизистая склонна к кровоточивости при прикосновении, возможны точечные кровоизлияния на ее поверхности, образование дефектов слизистой — эрозий и язв.
Дополнительный метод диагностики вагинита – кольпоскопия – прицельный, детальный осмотр шейки матки при помощи микроскопа. Этот метод позволяет выявить даже слабо выраженные признаки воспалительного процесса.
При подозрении на вагинит важна лабораторная диагностика. Для выявления возбудителя болезни проводится исследование на биоценоз (микробный состав) влагалища и определение чувствительности к антимикробным и антигрибковым препаратам (с микроскопией нативного препарата, окрашенного по Граму). При наличии кольпита в вагинальном мазке под микроскопом определяется повышенное количество лейкоцитов, а также патогенные бактерии.О чем говорят повышенные лейкоциты?
Лейкоциты – это белые клетки крови, которые помогают организму бороться с инфекциями и некоторыми заболеваниями. Когда их количество в крови превышает норму, это состояние называется лейкоцитозом. Обычно это происходит в условиях наличия болезни. Но иногда это состояние – просто знак того, что наш организм находится в состоянии стресса. В этой статье мы более подробно рассмотрим причины, симптомы и методы лечения этого нарушения.
Это нарушение классифицируется по типу белых кровяных клеток, количество которых увеличилось. Всего существует 5 типов данного нарушения:
- Нейтрофилез – встречается чаще всего. Это увеличение количества подкласса лейкоцитов, называемых нейтрофилами. Они являются наиболее распространенным типом белых клеток крови. На их долю приходится от 40 до 60 процентов всех лейкоцитов.
- Лимфоцитоз. Лимфоциты составляют приблизительно от 20 до 40 процентов всех лейкоцитов. Этот тип нарушения также очень распространен.
- Моноцитоз – встречается редко. Это увеличение количества моноцитов, которые составляют только 2-8% от всех белых клеток крови.
- Эозинофилия. Это состояние означает, что в крови слишком много эозинофилов. Они составляют 1-4% от всех лейкоцитов.
- Базофилия – повышенный уровень базофилов, которые составляют лишь 0,1-1% от общего количества белых клеток. Данный тип нарушения встречается очень редко.
Повышенные лейкоциты связывают с несколькими состояниями и заболеваниями:
- Повышение нейтрофилов связывают с инфекцией и воспалением в организме,
- Повышение лимфоцитов связывают с вирусными инфекциями и лейкемией,
- Повышение моноцитов связывают с отдельными инфекциями и онкологическими заболеваниями,
- Повышение эозинофилов связывают с аллергией и наличием паразитарной инфекции,
- Повышение базофилов связывают с лейкемией.
Если количество белых кровяных клеток увеличивается очень сильно, это делает кровь настолько густой, что она не может течь должным образом. Это неотложное состояние, которое способно вызвать:
- Инсульт,
- Проблемы со зрением,
- Проблемы с дыханием,
- Кровотечение из областей, покрытых слизистой оболочкой, таких как ротовая полость, желудок и кишечник.
Это называется синдромом гипервязкости, который развивается при лейкемии, хотя и очень редко.
Другие симптомы лейкоцитоза связаны с состоянием, вызывающим рост количества белых кровяных клеток. Они могут включать в себя:
- Повышение температуры, боль и другие симптомы в участке с инфекцией,
- Повышение температуры, образование синяков, потерю веса, потливость по ночам по причине лейкемии и других видов рака,
- Крапивницу, кожный зуд и высыпания из-за аллергической реакции на коже,
- Проблемы с дыханием и одышку из-за аллергической реакции в легких.
Если это нарушение вызвано стрессом или реакцией к лекарственным препаратам, симптомы могут и не появляться.
Каковы причины лейкоцитоза?Виновники данного нарушения определяются в зависимости от типа кровяных клеток, уровень которых повысился.
Возможные причины повышения нейтрофилов включают:
- Инфекции,
- Все, что вызывает длительное воспаление, в том числе травмы и артрит,
- Реакция на отдельные лекарства, такие как стероиды, литий и некоторые ингаляторы,
- Отдельные формы лейкемии,
- Реакция на эмоциональный (тревожность) или физический (перенесенная операция, физические нагрузки) стресс,
- Удаленная селезенка,
- Курение.
Возможные причины повышения лимфоцитов:
- Вирусные инфекции,
- Коклюш,
- Аллергические реакции,
- Некоторые разновидности лейкемии.
Возможные причины повышения эозинофилов:
- Аллергии или аллергические реакции, включая сезонный аллергический ринит и астму,
- Паразитарные инфекции,
- Некоторые болезни кожи,
- Лимфома.
Возможные причины повышения моноцитов:
- Некоторые инфекции, такие как вирус Эпштейна-Барра (мононуклеоз), туберкулез и грибок,
- Аутоиммунные заболевания, такие как волчанка и язвенный колит,
- Удаленная селезенка.
Возможные причины повышения базофилов:
- Лейкемия или рак костного мозга (чаще всего),
- Иногда – аллергические реакции.
Кстати, у беременных женщин повышенные лейкоциты – это обычное явление. Белые клетки крови постепенно увеличиваются и обычно достигают пика к последнему триместру. Нагрузка во время родов также способна увеличить уровень лейкоцитов. Они остаются повышенными в течение некоторого времени после рождения ребенка.
Диагностика и лечение лейкоцитозаЕсть три теста, которые могут использовать врачи, чтобы понять, почему уровень белых клеток крови выше нормы:
- Полный анализ крови с дифференцировкой лейкоцитов. Этот анализ назначают почти всегда, когда по неизвестным причинам уровень белых кровяных клеток повышен. Кровь, взятая из вены, проходит через аппарат, который определяет процентное содержание каждого типа лейкоцитов. Зная, какие типы белых клеток повышены, врач может сузить возможные причины нарушения.
- Мазок периферической крови. Этот тест проводится, когда обнаруживается повышение нейтрофилов или лимфоцитов. Для этого исследования тонкий слой крови наносят на специальный слайд. Затем клетки крови исследуются под микроскопом.
- Биопсия костного мозга. Лейкоциты вырабатываются в костном мозге, а затем высвобождаются в кровь. Если в мазке периферической крови обнаруживается большое количество определенных типов нейтрофилов, больному могут назначить этот диагностический тест. Образцы костного мозга удаляются длинной иглой из центра кости, обычно бедра. Затем полученные образцы исследуются под микроскопом. Данный тест помогает обнаружить аномальные клетки, а также проблемы с производством или высвобождением клеток из костного мозга.
Лечение лейкоцитоза
Терапия основывается на том, что именно стало причиной развития этого состояния:
- Для лечения бактериальной инфекции назначаются антибиотики,
- Для лечения состояний, вызванных воспалением, назначаются противовоспалительные средства,
- Для лечения аллергических реакций – антигистаминные препараты и ингаляции,
- При лейкемии – химиотерапия, лучевая терапия, иногда – пересадка стволовых клеток,
- Если лейкоциты повышены из-за реакции на медицинские препараты, по возможности эти лекарства заменяются на альтернативные.
Синдром гипервязкости – это неотложное состояние, которое лечится с помощью внутривенных инъекций и других методов, позволяющих быстро снизить уровень белых кровяных клеток. Все направлено на то, чтобы сделать кровь менее густой и за счет этого восстановить нормальный кровоток.
Лучший способ предотвратить лейкоцитоз – поддержание здорового образа жизни, а также следование простым рекомендациям:
- Поддерживать гигиену, чтобы снизить вероятность «подхватить» инфекцию. Тщательное мытье рук с мылом – это минимум, который значительно снижает риски.
- Избегать всего, что способно вызвать аллергическую реакцию.
- Бросить курить, чтобы избежать лейкоцитоза, связанного с курением, а также снизить риск развития рака.
- Принимать лекарства в соответствии с указаниями врача, если вы лечитесь от состояния, которое вызывает воспаление.
- Стараться снизить уровень стресса.
Повышенные лейкоциты – это обычная реакция организма на инфекцию или воспалительный процесс, поэтому не стоит впадать в панику. Также не стоит беспокоиться, если уровень белых клеток повышается в ответ на физические нагрузки или во время беременности.
Однако в некоторых случаях проблема может скрываться в лейкемии и других видах рака. Именно по этой причине рекомендуется хотя бы раз в несколько месяцев сдавать общий развернутый анализ крови в качестве профилактики.
Источники:
- What Is Leukocytosis, HealthLine,
- What is leukocytosis, MedScape.
Мазок крови — понимание теста и ваших результатов
Результаты анализа мазка крови не всегда являются диагностическими сами по себе и чаще указывают на возможность или наличие основного состояния, его тяжесть и необходимость дальнейшего диагностического тестирования. Результаты принимаются во внимание с результатами общего анализа крови и других лабораторных тестов, а также с клиническими признаками и симптомами испытуемого.
Результаты мазка крови обычно включают описание внешнего вида эритроцитов, лейкоцитов и тромбоцитов, а также любых отклонений, которые можно увидеть на слайде.
Красные кровяные тельца (эритроциты)
Нормальные зрелые эритроциты имеют одинаковый размер (7–8 мкм в диаметре) и не имеют ядра, как большинство других клеток. Они круглые и приплюснутые, как бублик, с углублением посередине вместо отверстия (двояковыпуклая). Из-за гемоглобина внутри эритроцитов они кажутся от розового до красного цвета с бледным центром после окрашивания мазка крови. Когда внешний вид эритроцитов (морфология эритроцитов) нормальный, они часто считаются нормохромными (нормальный цвет) и нормоцитарными (нормальный размер).
Хотя не все эритроциты будут идеальными, любое значительное количество клеток, отличающихся по форме или размеру, может указывать на наличие заболевания. Некоторые примеры состояний, которые могут повлиять на эритроциты, включают:
- Анемия
- Варианты гемоглобина, включая серповидно-клеточную анемию и талассемию
- Лейкемия
- Миелопролиферативные или миелодиспластические новообразования
- Нарушения со стороны костного мозга
Может быть одно или несколько RBC. неровности, видимые на мазке крови.Два примера включают:
- Анизоцитоз — различные размеры эритроцитов могут указывать на анемию; Эритроциты размером меньше нормы называются микроцитами, а эритроциты размером больше нормы называются макроцитами.
- Пойкилоцитоз — эритроциты различной формы; они могут включать в себя клетки заусенцев (эхиноциты), акантоциты, эллиптоциты, серповидные клетки, клетки-мишени, клетки слезы и шистоциты (фрагменты эритроцитов, клетки шлема).
- Анизопойкилоцитоз — вариабельность размера и формы эритроцитов
Подробная информация о нарушениях эритроцитов см. В разделе ниже.
Лейкоциты (WBC)
В рамках оценки мазка крови может быть проведен ручной дифференциал лейкоцитов. Обычно оценивается не менее 100 лейкоцитов и классифицируется по типу. Рассчитывается процент каждого типа. Кроме того, отмечается внешний вид (морфология) и стадия развития лейкоцитов. Лейкоциты имеют ядро, окруженное цитоплазмой. Все лейкоциты происходят из стволовых клеток костного мозга. В костном мозге они дифференцируются на две группы: миелоидные и лимфоидные клетки.Они превращаются в пять различных типов лейкоцитов.
Те, в цитоплазме которых находятся гранулы, также называются гранулоцитами (они относятся к миелоидному происхождению) и включают:
- Нейтрофилы (10-18 мкм) — это клетки, цитоплазма которых содержит гранулы розового или пурпурного цвета. Они составляют большинство лейкоцитов у здорового взрослого человека. Они участвуют в защите от инфекций.
- Эозинофилы (10-15 мкм) легко распознаются в окрашенных мазках по их крупным красно-оранжевым гранулам.Обычно их мало (1-3%), но чаще всего их количество увеличивается у лиц, страдающих аллергией и паразитарными инфекциями.
- Базофилы (10-15 мкм) имеют большие пурпурно-черные гранулы и являются наименее часто встречающимся типом лейкоцитов (1%).
К негранулоцитам относятся:
- Моноциты (которые также относятся к миелоидному происхождению) обычно являются самыми крупными из лейкоцитов (12-20 мкм) и часто называются клетками-мусорщиками (фагоцитами). Они могут поглощать частицы, такие как клеточный мусор, бактерии или другие нерастворимые частицы.
- Лимфоциты часто меньше по размеру (10–12 мкм) и обычно имеют небольшой объем цитоплазмы и часто гладкое круглое ядро, хотя некоторые из них больше и могут содержать большее количество цитоплазмы. Обычно они представляют собой наиболее распространенный тип лейкоцитов у детей младшего возраста. Один тип лимфоцитов, В-клетки, отвечает за выработку антител (иммуноглобулинов).
Многочисленные заболевания и состояния могут влиять на абсолютное или относительное количество лейкоцитов и их внешний вид в мазке крови.Примеры некоторых состояний включают:
- Инфекции и / или воспаление — могут увеличивать определенные типы лейкоцитов
- Заболевания костного мозга — в зависимости от состояния могут увеличивать или уменьшать абсолютное и относительное количество лейкоцитов
- Аллергии — могут влиять на количество эозинофилов
- Лейкоз, миелодиспластический синдром или миелопролиферативное новообразование — в мазке крови можно увидеть незрелые лейкоциты, такие как бласты; бласты обычно находятся в костном мозге, где образуются и созревают лейкоциты, прежде чем попасть в кровь.Если на мазке крови видны бласты, это может указывать на серьезное заболевание костного мозга. Их также можно увидеть в других сценариях, например, когда костный мозг восстанавливается или регенерируется после химиотерапии, или, как другой пример, стимулируется лекарством перед сбором стволовых клеток.
См. Раздел ниже для получения более подробной информации о лейкоцитах.
Тромбоциты
Это фрагменты клеток, которые развиваются из крупных клеток костного мозга, называемых мегакариоцитами.После выхода из костного мозга они появляются в периферической крови в виде фрагментов. При повреждении кровеносного сосуда или другом кровотечении тромбоциты активируются и начинают слипаться, образуя агрегаты, что является началом образования тромба.
Для остановки кровотечения должно быть достаточное количество тромбоцитов. Если их слишком мало или они не функционируют должным образом, способность образовывать сгусток нарушается и может быть опасной для жизни ситуацией. У некоторых людей может производиться слишком много тромбоцитов, что может привести к нарушению кровотока, увеличивая риск развития тромба.Эти же люди могут испытывать кровотечение, потому что многие из дополнительных тромбоцитов могут быть дисфункциональными, даже если они кажутся нормальными.
Подсчет тромбоцитов обычно является частью общего анализа крови. Аномально низкое или высокое количество тромбоцитов может быть дополнительно оценено путем подготовки мазка крови для непосредственной визуализации любых аномалий формы или размера. Например, большие тромбоциты или гигантские тромбоциты могут быть замечены, когда костный мозг пытается компенсировать низкое количество тромбоцитов, но они также могут быть замечены при миелопролиферативных новообразованиях или иммунной тромбоцитопении, состоянии, при котором иммунная система ненадлежащим образом вырабатывает антитела, направленные против тромбоциты.(Для получения дополнительной информации см. Статьи о заболеваниях тромбоцитов и чрезмерных нарушениях свертывания крови.)
Заболевания белых кровяных телец (педиатрия) | ColumbiaDoctors
Что такое белые кровяные тельца?
Лейкоциты (лейкоциты), также называемые лейкоцитами, представляют собой клетки иммунной системы, которые защищают организм от инфекционных заболеваний, аллергенов и других чужеродных захватчиков.
Количество лейкоцитов в крови часто может сказать врачу о наличии заболевания.Нормальное количество белых кровяных телец обычно составляет от 4 000 до 11 000 клеток на микролитр крови. Наличие большего количества лейкоцитов в крови, чем обычно, называется лейкоцитозом, а наличие меньшего количества лейкоцитов в крови, чем обычно, называется лейкопенией.
Есть много типов белых кровяных телец, каждый из которых выполняет свою определенную работу:
- Нейтрофилы являются наиболее распространенными лейкоцитами. Около 60-70% циркулирующих лейкоцитов — нейтрофилы. Эти клетки защищают организм от бактериальной или грибковой инфекции, переваривая бактерии в процессе, называемом фагоцитозом.
- Эозинофилов меньше, но они играют важную роль в аллергических реакциях и других функциях. Лишь около 2-4% лейкоцитов составляют эозинофилы, но это количество увеличивается в ответ на аллергию, паразитов, аутоиммунные заболевания, такие как ревматоидный артрит (РА), а также при некоторых заболеваниях селезенки и центральной нервной системы.
- Базофилы реагируют на аллергены и других захватчиков, выделяя два химических вещества, которые помогают в защите организма: гистамин и гепарин.Гистамин отвечает за расширение кровеносных сосудов и увеличение притока крови к поврежденной ткани, тогда как гепарин является антикоагулянтом, предотвращающим свертывание крови.
- В-клетки вырабатывают антитела, которые могут связываться с патогенами и усиливать их разрушение.
- Т-клетки бывают трех типов: клетки-помощники, цитотоксические клетки и естественные клетки-киллеры. Вместе они помогают координировать иммунный ответ и поддерживать целостность иммунной системы.
- Моноциты не только разделяют функцию нейтрофилов по питанию инфекций, но также представляют части болезнетворных бактерий и других организмов Т-клеткам, чтобы они могли погибнуть.
Каковы распространенные нарушения лейкоцитов?
Двумя основными типами нарушений лейкоцитов являются пролиферативные нарушения и лейкопении .
- При пролиферативных нарушениях наблюдается увеличение количества лейкоцитов. Это увеличение обычно является реакцией из-за инфекции, но реже может быть связано с некоторыми типами рака.
- При лейкопении наблюдается уменьшение количества лейкоцитов, которое может быть вызвано разрушением клеток в результате болезни или других состояний.
- Одним из конкретных видов лейкопении является нейтропения, что означает уменьшение количества нейтрофилов в крови. К внешним причинам нейтропении относятся химиотерапия, лекарства, токсины и вирусные заболевания. Заболевания, которые могут вызвать нейтропению в организме, включают дефекты костного мозга (где создаются все лейкоциты) или состояния, при которых человек рождается со слишком низким количеством нейтрофилов.
- И лейкопения, и нейтропения могут вызвать дефицит иммунной системы, что может увеличить риск заражения.Лечение лейкопении и нейтропении направлено на устранение основной причины изменения количества клеток.
- Увеличение количества лейкоцитов в кровотоке называется лейкоцитозом. Лейкоцитоз может быть вызван воспалением и другими нарушениями, которые приводят к увеличению продукции костного мозга (что приводит к большей выработке WBCS), слишком большому количеству лейкоцитов, высвобождаемых из костного мозга одновременно, или нарушениям, препятствующим прикреплению лейкоцитов к тканям и их всасыванию. тканями организма.
Наш подход к проблемам лейкоцитов
Все описанные выше расстройства связаны с количеством лейкоцитов. Другие расстройства включают те, при которых количество лейкоцитов в норме, но клетки не функционируют нормально. Если белые кровяные тельца образуются ненормально, это может повлиять на их способность выполнять нормальные функции, такие как уничтожение бактерий.
В нашем центре можно пройти специализированное тестирование, чтобы определить, каким будет лечение.
Мазок периферической крови WBC Навыки интерпретации
Мазок периферической крови WBC Навыки интерпретации
Версия для печати байтов знаний, использованных в этом уроке.
Закройте окно, чтобы вернуться к уроку после печати.
Нейтрофилы
Обычно имеют
многодольчатое ядро и очень мелкие, нейтрально окрашенные цитоплазматические гранулы. | |
Увеличено: 7000 / мм3 | Уменьшено: 2,000 / мм3 |
|
|
Острая бактериальная инфекция
- Лейкоцитоз
- Сдвиг влево
- Токсичные гранулы
- Цитоплазматические вакуоли
- Тельца Дёле: Дискретная округлая или овальная плотность на периферии цитоплазмы.Пятна небесно-голубые с морилкой Романовского
- Исчезновение эозинофилов
Эозинофил
С довольно крупными, правильными, преломляющие, эозинофильные (розовые) цитоплазматические гранулы и двулопастное ядро.
Нормальный: 0-7% Абсолютный счет: 0,0-0,7 К / мм3Увеличено:> 700 / мм3
Снижение
- Аллергическая болезнь
- Паразитарные инфекции
- Лекарственные препараты
- Аминосалициловая кислота
- Хлорпропамид
- Имипрамин
- Нитрофурантоин
- Метотрексат
- сульфаниламиды
- ПИЕ-синдром
- Коллагеновые сосудистые заболевания
- Злокачественное новообразование
- Гиперэозинофильные синдромы
- Стероиды
- Бактериальная инфекция
- Тимома
Базофилы
С очень темным, грубым, базофильным
(пурпурно-синие) гранулы в цитоплазме, окружающей лопастное ядро. | |
Увеличение: 200 / мм3 | Снижение |
|
|
Моноцит
Самый большой из лейкоцитов, он
имеет довольно много голубоватой цитоплазмы, окружающей типично бобовидное ядро. | |
Увеличение: 950 / мм3 | Снижение |
| |
Малый лимфоцит
Только немного больше красного
кровяная клетка, у нее есть только тонкий ободок бледной цитоплазмы вокруг темного круглого
ядро.Большой лимфоцит, циркулирующий в крови. Ядро характерно
круглая и темная, но цитоплазмы больше, чем в типичной «маленькой» крови
лимфоцит. | |
| Увеличено:> 4,000 / мм3 | Уменьшено: 1000 / мм3 |
|
|
Мазок периферической крови с аномальными клетками
Плазматические клетки: (редко наблюдаются в нормальных периферических мазок)
- Краснуха
- Множественная миелома
- Плазменно-клеточный лейкоз
- Корь
- Ветряная оспа
Атипичные лимфоциты
Обильная мелкозернистая базофильная цитоплазма, содержащая мелкие фенестрации
Инфекционный мононуклеоз:
- Вызвано вирусом Эпштейна-Барра
- Общее количество лейкоцитов может быть увеличено до 18000 на микролитр
- 95% атипичных Т-клеточных лимфоцитов
- С обильной мелкозернистой базофильной цитоплазмой, содержащей небольшие фенестрация
Острый миелолейкоз (ОМЛ):
- Раковая трансформация мультипотентных миелоидных стволовых клеток, ассоциированная со многими различные цитогенетические аномалии и генетические данные, с увеличением миелобластов в периферический мазок и костный мозг
- Периферический мазок: незрелые белые клетки, называемые бластами, которые больше, чем при ОЛЛ и имеют более низкое ядерно-цитоплазматическое соотношение
- Цитоплазма может окрашиваться на ферментные маркеры, такие как пероксидаза или эстераза, и может содержат стержни Ауэра (аномальные первичные гранулы)
- Высокий уровень продуцирования бластов может вызвать панцитопению за счет подавления обратной связи, приводящей к снижение лейкоцитов, красных кровяных телец и тромбоцитов.
Острый лимфолейкоз:
- 80% происхождения В-клеток; 20% происхождения Т-клеток
- Ядра лейкозных бластов в препаратах, окрашенных по Райту-Гимзе, имеют несколько ходовой и слипшийся хроматин и 1-2 ядрышка
- В отличие от бластов AML, цитоплазма этих бластов не содержит азурофильных гранулы (стержни Ауэра) или цитохимическая пероксидаза
- Цитоплазма этих бластов часто имеет крупные агрегаты PAS-материала
Хронический миелогенный лейкоз (ХМЛ):
- Заболевание плюрипотентных стволовых клеток со специфической цитогенетической аномалией, t (9; 21) и генетическое обнаружение гена слияния BCR / ABL, которое приводит к аномальному дифференцировка по гранулоцитарным путям
- Повышенное количество лейкоцитов; обычно> 100000 / мм3
- В основном нейтрофилы и метамиелоциты, но могут иметь выраженные базофилы и Эозинофилы тоже.
- Небольшое количество миелобластов может также присутствовать в периферическом мазке. 50% имеют тромбоцитоз также на ранних стадиях болезни
- В отличие от лейкомоидной реакции b / c почти полное отсутствие щелочной фосфатазы в гранулоцитах В конце концов все пациенты перерастают в агрессивный острый лейкоз
Хронический лимфоцитарный лейкоз (ХЛЛ):
- Новообразование CD5-положительных В-клеток (редкий фенотип нормальных В-клеток).Клетки CLL делают не созревают нормально и не проходят апоптоз
- Абсолютный лимфоцитоз с небольшими зрелыми лимфоцитами
- Может развиваться аутоантитела к эритроцитам и тромбоцитам, вызывая гемолитический анемия и тромбоцитопения
- Количество лейкоцитов может быть незначительно или заметно увеличено
Волосатоклеточный лейкоз
Пламоклеточный лейкоз:
Множественная миелома
Лейкемоидная реакция
Похожий, но не лейкозный
Либо увеличение лейкоцитоза, либо бластные клетки
Встречаются в
- I инфекции
- Диссеминированный ТБ
- Пертусис
- Гепатит
- Злокачественные новообразования
- Ходжкина
- Рак желудка, груди и легких
- Интоксикации
Анализ крови — Better Health Channel
Полный анализ крови (FBC) — это обычный тест, который может помочь диагностировать широкий спектр болезней, инфекций и заболеваний.Врач, медсестра или техник берут у вас образец крови с помощью иглы, вставленной в вену на руке или сгибе локтя.
Образец крови собирается в специальный флакон, содержащий химическое вещество, препятствующее свертыванию крови. Образец отправляется в лабораторию и помещается в машину для анализа. Тест FBC ищет аномалии в вашей крови, такие как необычно высокое или низкое количество клеток крови. Если обнаруживается отклонение от нормы, ваш врач обычно назначает дополнительные анализы, чтобы найти причину отклонения.
Процедура анализа крови
В большинстве случаев перед исследованием не требуется специальной подготовки. Процедура обычно включает следующее:
- Во время операции вас просят сесть или лечь.
- На руку надевают жгут и затягивают, чтобы увеличить объем крови в венах. Врач, медсестра или техник могут попросить вас сжимать и разжимать кулак, чтобы кровь в венах набухла.
- Место инъекции протирают спиртовым препаратом, чтобы очистить место и снизить риск заражения.
- Врач, медсестра или техник вводит иглу в вашу вену и набирает кровь, которая собирается внутри шприца или флакона. Во время процедуры вы можете испытывать некоторый дискомфорт, но обычно он минимален.
- После взятия пробы крови человек, берущий образец, попросит вас прижать марлю или вату к месту инъекции, чтобы минимизировать кровотечение. Они закроют место укола липкой повязкой. У вас могут быть небольшие синяки на месте инъекции в течение дня или двух.
Объяснение крови
Примерно от семи до восьми процентов вашего веса составляет кровь. Это означает, что у человека весом 70 кг содержится примерно от 5 до 5,5 литров крови.
Кровь состоит из четырех основных компонентов. Основным компонентом (60 процентов) является жидкость, называемая плазмой, которая состоит из воды, жира, белка, сахара и солей. Клетки крови составляют остальные 40 процентов и включают:
- эритроцитов — известные как эритроциты. Каждый эритроцит содержит гемоглобин — белок, переносящий кислород.Гемоглобин содержит железо, которое важно для переноса кислорода по телу.
- белые кровяные тельца — вместе известные как лейкоциты. Это клетки иммунной системы, которые борются с инфекцией. Различные типы лейкоцитов включают лимфоциты, эозинофилы, моноциты, нейтрофилы и базофилы.
- тромбоцитов — помогают свернуть кровь, чтобы остановить кровотечение.
Кровь выполняет множество функций, включая транспортировку кислорода и питательных веществ к тканям, транспортировку лейкоцитов и антител для борьбы с инфекциями, формирование тромбов для предотвращения кровотечений и перенос продуктов жизнедеятельности в печень и почки, которые помогают фильтровать и очищать кровь.
Полный анализ крови
Полный анализ крови:
- подсчитывает общее количество эритроцитов, лейкоцитов и тромбоцитов в образце
- определяет соотношение эритроцитов к плазме («гематокрит» или «упакованные клетки»). объем ‘)
- определяет количество каждой из субпопуляций лейкоцитов
- определяет средний уровень гемоглобина в эритроцитах («средний клеточный гемоглобин»)
- измеряет средний размер эритроцитов (средний объем клеток)
- при необходимости исследует клетки крови под микроскопом (мазок / пленка крови).
Отклонения от нормы в полном анализе крови
Результаты полного анализа крови сравниваются с диаграммами, в которых указан нормальный диапазон чисел и соотношений для каждого типа клеток крови. Результат выше или ниже нормального диапазона может указывать на отклонение от нормы.
Многие болезни, заболевания или инфекции, кроме перечисленных ниже, могут вызывать отклонения в результатах общего анализа крови. Аномалии образца крови могут включать:
- эритроцитов и гемоглобина — низкий уровень (анемия) может указывать на недостаток железа в рационе, кровопотерю или определенные хронические заболевания (например, болезнь почек).Высокий уровень (полицитемия) может указывать на истинную полицитемию, заболевание почек, хроническое заболевание легких или физиологические изменения из-за проживания в высокогорных районах
- Отношение эритроцитов к плазме — соотношение красных кровяных телец к плазме ниже нормы плазма предполагает, что у человека может быть анемия. Противоположный результат предполагает, что у человека может быть обезвоживание или слишком много эритроцитов (полицитемия)
- лейкоцитов — низкий уровень (лейкопения) может указывать на вирусную инфекцию, заболевание костного мозга или на химиотерапию. — или лучевая терапия.Высокий уровень (лейкоцитоз) может указывать на бактериальную инфекцию, воспалительное заболевание или заболевание костного мозга.
- тромбоцитов — низкий уровень (тромбоцитопения) может быть результатом приема некоторых лекарств, вирусной инфекции, заболеваний костного мозга или аутоиммунного заболевания. Высокий уровень (тромбоцитемия) может указывать на наличие заболевания костного мозга или воспалительного состояния.
Обратитесь к врачу за дополнительной информацией об этих тестах.
Мазок крови
«Мазок крови» — это исследование тонкой пленки образца крови под микроскопом.
Мазок крови может выявить:
- ряд заболеваний, включая нарушения эритроцитов (например, серповидно-клеточную анемию)
- присутствие паразитов, передающихся через кровь, таких как малярия
- нарушение лейкоцитов, такое как лимфома или лейкемия.
Полный анализ крови и точность
Полный анализ крови не является надежным, и иногда возникают ошибки. Если это произойдет, ваш врач захочет повторить тест. Ошибки могут включать:
- отказ оборудования — например, тромбы во флаконе
- неправильная маркировка образца
- неправильное обращение с образцом — например, образец оставлен на солнце и испортился
- загрязнение пробы алкоголь
- в крови.
Куда обратиться за помощью
Функции и значения результатов подсчета
Нейтрофилы — это тип белых кровяных телец, которые помогают излечивать поврежденные ткани и устранять инфекции. Уровни нейтрофилов в крови повышаются естественным образом в ответ на инфекции, травмы и другие виды стресса. Они могут уменьшаться в ответ на тяжелые или хронические инфекции, медикаментозное лечение и генетические заболевания.
Нейтрофилы помогают предотвратить инфекции, блокируя, выводя из строя, переваривая или отражая вторгающиеся частицы и микроорганизмы.Они также общаются с другими клетками, чтобы помочь им восстановить клетки и создать надлежащий иммунный ответ.
Организм вырабатывает нейтрофилы в костном мозге, и на их долю приходится 55–70 процентов всех лейкоцитов в кровотоке. Нормальный общий уровень лейкоцитов в кровотоке для взрослого человека составляет от 4500 до 11000 на миллиметр в кубе (мм3).
Когда в организме есть инфекция или другой источник воспаления, специальные химические вещества предупреждают о зрелых нейтрофилах, которые затем покидают костный мозг и перемещаются через кровоток к нужному участку.
В отличие от некоторых других клеток или компонентов крови, нейтрофилы могут перемещаться через соединения в клетках, выстилающих стенки кровеносных сосудов, и напрямую входить в ткани.
В этой статье мы рассмотрим причины высокого или низкого уровня нейтрофилов, как врачи могут проверить эти уровни и каковы нормальные уровни нейтрофилов для разных групп.
Существует много разных причин, по которым у человека может быть уровень нейтрофилов в крови выше или ниже нормы.
Высокие уровни
Аномально высокий уровень нейтрофилов в крови известен как нейтрофильный лейкоцитоз, также известный как нейтрофилия.
Повышение уровня нейтрофилов обычно происходит естественным путем из-за инфекций или травм. Однако уровни нейтрофилов в крови могут также увеличиваться в ответ на:
- некоторые лекарства, такие как кортикостероиды, бета-2-агонисты и адреналин
- некоторые виды рака
- физический или эмоциональный стресс
- хирургическое вмешательство или несчастный случай
- курение табака
- беременность
- ожирение
- генетические состояния, такие как синдром Дауна
- хирургическое удаление селезенки
Некоторые воспалительные состояния могут повышать уровень нейтрофилов, включая ревматоидный артрит, воспалительное заболевание кишечника, гепатит и васкулит.
Низкий уровень
Аномально низкий уровень нейтрофилов в крови — это состояние, называемое нейтропенией.
Падение уровня нейтрофилов в крови обычно происходит, когда организм использует иммунные клетки быстрее, чем производит их, или костный мозг не производит их правильно.
Увеличенная селезенка также может вызвать снижение уровня нейтрофилов, потому что селезенка улавливает и разрушает нейтрофилы и другие клетки крови.
Некоторые состояния и процедуры, которые заставляют организм слишком быстро использовать нейтрофилы, включают:
- тяжелые или хронические бактериальные инфекции
- аллергические расстройства
- определенные лекарственные препараты
- аутоиммунные расстройства
Некоторые особые состояния, процедуры и лекарства, которые препятствуют выработке нейтрофилов, включают:
- рак
- вирусные инфекции, такие как грипп
- бактериальные инфекции, такие как туберкулез
- миелофиброз, заболевание, которое включает рубцевание костного мозга
- дефицит витамина B-12
- лучевая терапия с вовлечением костей костный мозг
- фенитоин и сульфамидные препараты
- химиотерапевтические препараты
- токсины, такие как бензолы и инсектициды
- апластическая анемия, когда костный мозг перестает производить достаточное количество клеток крови
- тяжелая врожденная нейтропения, группа заболеваний, при которых нейтрофилы не могут созревать
- циклическая нейтропения, которая вызывает повышение и понижение уровня клеток.
- хроническая доброкачественная нейтропения, вызывающая снижение уровня клеток без видимой причины.
Врачи могут идентифицировать изменения в уровнях нейтрофилов с помощью анализа крови, называемого полным анализом крови (CBC) с дифференциалом, который определяет определенные группы белых кровяных телец.
Врач может назначить общий анализ крови, когда кто-то испытывает ряд симптомов, связанных с инфекцией, хроническим заболеванием или травмой, таких как лихорадка, боль и истощение. Медсестра или техник возьмет небольшое количество крови из руки и отправит его на оценку.
Если первоначальный тест показывает большее или меньшее количество лейкоцитов, чем обычно, врач, вероятно, повторит тест, чтобы подтвердить результаты.Если первоначальные результаты подтвердятся, врач проведет медицинский осмотр, задаст вопросы об образе жизни человека и изучит его историю болезни.
Если нет очевидной причины изменения уровня лейкоцитов, врач назначит более конкретное исследование. Специалисты лаборатории будут искать определенные белые кровяные тельца, такие как незрелые нейтрофилы, называемые миелобластами. Во время инфекции или хронического заболевания эти клетки выходят из костного мозга и созревают в крови, а не в костном мозге.
Если миелобласты или другие белые кровяные тельца обнаруживаются в крови в значительном количестве, врач запросит образец костного мозга.
Забор костного мозга включает введение длинной иглы в часть таза около задней части бедра. Процедура может быть очень болезненной, и врач обычно берет образец в условиях больницы, по крайней мере, под местной анестезией.
Эксперты исследуют образец костного мозга, чтобы увидеть, правильно ли развиваются нейтрофилы и другие клетки крови и есть ли они в регулярном количестве.
Если причина высокого или низкого уровня нейтрофилов все еще не определена, врач назначит другие тесты, чтобы попытаться определить причину изменений, например:
- КТ-сканирование
- посев крови
- анализ мочи
- a Рентген грудной клетки
Изменения уровня нейтрофилов часто являются признаком более значительных изменений уровня лейкоцитов.
Количество и пропорция белых кровяных телец в кровотоке меняются со временем с возрастом и другими событиями, такими как беременность.Хотя нормальный диапазон у всех немного различается, некоторые из наиболее часто используемых диапазонов включают:
- Новорожденный : от 13000 до 38000 на мм3
- Младенец в возрасте 2 недель : от 5000 до 20000 на мм3
- Взрослый : от 4500 до 11000 на мм3
- Беременная женщина (третий триместр) : от 5,800 до 13,200 на мм3
У небеременных взрослых количество лейкоцитов в крови более 11,000 на мм3 известно как лейкоцитоз, то есть повышенное количество лейкоцитов в крови. .Нейтрофильный лейкоцитоз возникает, когда в кровотоке человека содержится более 7000 зрелых нейтрофилов на мм3.
Нижний предел уровня нейтрофилов в крови человека составляет 1500 на мм3. Когда у человека низкий уровень нейтрофилов, это называется нейтропенией. Чем ниже уровень нейтрофилов, циркулирующих в крови, тем тяжелее нейтропения. Уровни нейтропении:
- Легкая нейтропения : от 1000 до 1500 на мм3
- Средняя нейтропения : от 500 до 999 на мм3
- Тяжелая нейтропения : 200-499 на мм3
- Очень тяжелая нейтропения : ниже 200 на мм3
Незначительные изменения в уровнях нейтрофилов или лейкоцитов обычно не вызывают беспокойства, поскольку они временные.Повышенное количество лейкоцитов часто означает, что организм реагирует на инфекцию, травму или стресс.
У некоторых людей уровни лейкоцитов и нейтрофилов от природы ниже, чем у других, из-за ряда факторов, включая врожденные состояния.
Если уровни нейтрофилов или лейкоцитов значительно изменяются без видимой причины или остаются повышенными или пониженными, врач назначит дополнительные анализы для определения причины.
Очень высокий или низкий уровень лейкоцитов часто требует неотложной помощи и наблюдения.У людей с тяжелой нейтропенией будет недостаточная защита от инфекции.
Люди с тяжелой нейтрофилией обычно имеют опасный для жизни тип инфекции или другое воспалительное заболевание, требующее лечения, например рак.
Лучший способ исправить аномальный уровень нейтрофилов — это устранить и устранить первопричину.
Антибиотики лечат бактериальные инфекции, противогрибковые лекарства лечат грибковые инфекции. Некоторые вирусные инфекции можно лечить с помощью лекарств, замедляющих вирусную активность.В противном случае поддерживающая терапия, такая как прием жидкости и отдых, может быть частью плана лечения.
Людям с измененными уровнями нейтрофилов, вызванными приемом лекарств или процедур, возможно, потребуется прекратить или скорректировать лечение.
Людям с хроническими состояниями, которые нарушают адекватную выработку или созревание нейтрофилов, возможно, потребуется принимать препараты, которые позволяют организму повысить выработку нейтрофилов, например:
- колониестимулирующие факторы
- кортикостероиды
- антитимоцитарный глобулин
- костный мозг или трансплантация стволовых клеток
Людям с крайне низким уровнем нейтрофилов часто требуется наблюдение, антибактериальная терапия и госпитализация для снижения риска тяжелой инфекции.
Этот период интенсивной терапии помогает уберечь людей с ослабленной иммунной системой от потенциально вредных микроорганизмов. Он также поддерживает организм, давая ему время производить больше белых кровяных телец.
Одной из причин низкого уровня нейтрофилов в крови является дефицит витамина B-12. Употребление в пищу продуктов, богатых B-12, может помочь улучшить низкий уровень нейтрофилов в крови. Примеры продуктов, богатых витамином B-12, включают:
- яйца
- молоко и другие молочные продукты
- мясо
- рыба
- птица
- много обогащенных хлопьев для завтрака и хлебобулочные изделия
- обогащенные пищевые дрожжи
К Чтобы снизить риск высокого или низкого уровня нейтрофилов, люди могут попробовать следующие советы:
- Старайтесь не перетренироваться или выполнять упражнения сверх допустимого уровня.
- Снижение уровня стресса и лечение хронического или тяжелого стресса.
- Обратитесь за медицинской помощью при появлении признаков инфекции, таких как жар, слабость, утомляемость или боль, и лечите инфекции в соответствии с предписаниями.
- Соблюдайте здоровую и сбалансированную диету.
- Съешьте достаточно белка.
- Лечите хронические состояния, такие как генетические или воспалительные заболевания, в точном соответствии с предписаниями.
Однако люди с незначительными или легкими изменениями уровня нейтрофилов в крови часто не проявляют никаких симптомов и не нуждаются в лечении.
Наличие здорового количества нейтрофилов в крови и костном мозге имеет решающее значение для правильной работы иммунной системы.
Если уровень нейтрофилов выше или ниже обычного в течение более короткого периода времени, врач назначит несколько тестов для определения основной причины. Людям со значительно измененным уровнем нейтрофилов также может потребоваться госпитализация для предотвращения инфекции и лечения опасных для жизни состояний.
Нейтрофилия, когда уровни нейтрофилов выше, чем обычно, часто связаны с:
- инфекцией
- заболеванием
- травмой
- физическим или эмоциональным стрессом
- использованием лекарств
- воспалительными состояниями
нейтропенией, при которой уровни нейтрофил ниже, чем обычно, часто связаны с:
- тяжелыми или хроническими инфекциями
- раком
- медикаментозной терапией
- дефицитом витаминов
- генетическими заболеваниями
Рекомендуется регулярно проходить проверки здоровья в кабинете врача, чтобы остаться вершина здоровья.Любой, кто обеспокоен количеством нейтрофилов или каким-либо заболеванием, должен поговорить со своим врачом, который сможет ответить на вопросы, которые могут у него возникнуть.
| Определение (MSH) | Преходящее увеличение количества лейкоцитов в жидкости организма. |
| Определение (CSP) | преходящее увеличение количества лейкоцитов в жидкости организма. |
| Концепции | Патологическая функция ( T046 ) |
| МСХ | D007964 |
| ICD9 | 288.60 |
| ICD10 | D72.829 |
| SnomedCT | 154832004, 1 009, 267568006, 1006, 142 | 8, 111583006
| Английский | Лейкоцитоз, ЛЕЙКОЦИТОЗ, Лейкоцитоз неуточненный, лейкоцитоз (диагноз), лейкоцитоз, Лейкоцитоз БДУ, Лейкоцитоз, Лейкоцитоз БДУ, Лейкоцитоз [заболевание / обнаружение], лейкоцитоз, лейкоцитоз, Лейкоцитоз (характеризуется) , Лейкоцитоз, БДУ, Лейкоцитоз, БДУ |
| Французский | ЛЕЙКОЦИТОЗ, лейкоцитоза SAI, лейкоцитоза, гиперлейкоцитоза |
| Португальский | ЛЕЙКОЦИТОЗ, лейкоцитоза NE, лейкоцитоза |
| Испанский | ЛЕЙКОЦИТОЗ, лейкоцитоз NEOM, лейкоцитоз (трасторный), лейкоцитоз, лейкоцитоз |
| Немецкий | ЛЕЙКОЗИТОЗ, лейкозитоз NNB, лейкозитоз |
| Голландский | лейкоцитоза NAO, лейкоцитоза, лейкоцитоза |
| Итальянский | Leucocitosi NAS, Leucocitosi |
| Японский | 白血球 増 加 症 NOS, 白血球 増 加 症, ハ ッ ケ ッ キ ュ ウ ゾ ウ カ NOS, ハ ッ ケ ッ キ ュ ゾ ウ カ シ ョ ウ |
| Шведский | Лейкоцитоз |
| Чешский | лейкоцитоза, лейкоцитоза, лейкоцитоза NOS |
| финский | Leukosytoosi |
| Русский | ЛЕЙКОЦИТОЗ, ЛЕЙКОЦИТОЗ |
| Хорватский | Не переведено [лейкоцитоз] |
| Польский | Лейкоцитоза |
| Венгерский | лейкоцитоз, лейкоцитоз k.м.н. |
| Норвежский | Лейкоцитоза, Økt mengde hvite blodceller |
Анализ крови WBC | Тест лейкоцитов
что такое лейкоциты — дифференциальный подсчет и морфология?
Белые кровяные тельца (WBC) представляют собой гетерогенную группу ядерных клеток, которые могут находиться в обращении, по крайней мере, в течение периода их жизни.Они играют важнейшую роль в фагоцитозе и иммунитете и, следовательно, в защите от инфекции. Дифференциальный тест крови измеряет процент каждого типа лейкоцитов (WBC).
Есть пять типов белых кровяных телец, каждый из которых выполняет свои функции. К ним относятся
- нейтрофилов,
- Лимфоцитов,
- Моноциты
- Базофилы,
- Эозинофилы.
Тест на дифференциальный подсчет лейкоцитов определяет, присутствуют ли эти клетки в нормальном соотношении друг с другом, увеличивается или уменьшается тип клеток или присутствуют незрелые клетки.Это помогает диагностировать конкретный тип заболевания, поражающего иммунную систему.
Аномально высокое или низкое количество указывает на наличие многих форм болезни.
что такое анализ крови wbc?
Как мы знаем, в организме присутствует 5 типов лейкоцитов, и каждый из них находится в нормальном соотношении друг с другом, что очень важно. Если в соотношении есть какие-либо отклонения, эта информация может быть полезна при диагностике ряда заболеваний.
Дифференциальный подсчет и тест морфологии лейкоцитов для подтверждения того же.Эти тесты можно пройти в больнице, диагностическом центре или дома.
понимание морфологии лейкоцитов
Также важно понимать морфологию лейкоцитов для диагностики нарушений, связанных с лейкоцитами.
Любая аномальная морфология лейкоцитов может быть причиной основной инфекции.
Вот некоторые примеры аномалий морфологии белых кровяных телец:
- Крупные гранулы, присутствующие в цитоплазме нейтрофилов, обнаруживаются при тяжелых бактериальных инфекциях.
- Наличие вакуолей в нейтрофилах указывает на состояние, называемое фагоцитозом.
- Преждевременные лейкоциты — еще один пример аномальной морфологии лейкоцитов. Они называются бластными клетками и наблюдаются при таких состояниях, как лейкемия.
зачем сдавать анализы?
Тест дифференциального подсчета проводится для диагностики заболеваний, влияющих на иммунную систему, таких как инфекция или вирусное заболевание, или любых других заболеваний, влияющих на лейкоциты, например лейкемии.
Причина сдать лейкоциты (лейкоциты) Дифференциальный подсчет и морфологический тест
- Депрессия
- Слабость
- Пониженный аппетит
- Головокружение Усталость
- Затруднение дыхания
- Холодный
- руки и ноги
- Общее недомогание
- Боль в груди
- Хрупкие ногти, бледная кожа и десны
Препараты, необходимые для определения лейкоцитов (лейкоцитов) Дифференциальный подсчет и морфологический тест
Подсчет лейкоцитов или дифференциальный тест не требуют специальной предварительной подготовки.Не требуется ни голодания, ни других специальных приготовлений. Но врач может попросить вас прекратить прием некоторых лекарств, которые могут повлиять на результаты теста.
требуется образец?
Тип образца: EDTA (образец крови). Процедура забора образца: венепункция — забор крови из вены, обычно из руки.
Какие еще тесты я мог бы сдать вместе с тестом на морфологию wbc?
Если в отчете есть какие-либо отклонения от нормы, врач может назначить дополнительные анализы в зависимости от необходимости.
Некоторые из этих тестов включают
- Биопсия костного мозга
- Определение количества эозинофилов
- Иммунофенотипирование
- Проточная цитометрия
- Тест полимеразной цепной реакции (ПЦР)
как проводится тест морфологии wbc?
Процедура проведения подсчета лейкоцитов и дифференциала аналогична обычному анализу крови. Образец берется из вены на сгибе руки. Затем он отправляется в лабораторию для анализа.
Представляет ли тест морфологии wbc какой-либо риск?
Кроме синяка или болезненности в месте прокола, значимых осложнений теста нет. В редких случаях состояние, называемое гематомой, возникает, когда кровь накапливается непосредственно под кожей.
что может повлиять на результаты моих тестов?
Любые лекарства, отпускаемые по рецепту или без рецепта, которые вы принимаете или принимали перед тестом, могут повлиять на результаты теста. Следовательно, важно, чтобы врач был проинформирован о любых таких лекарствах.
что такое количество лейкоцитов?
Количество лейкоцитов — это не что иное, как измерение лейкоцитов в вашем теле. Тест обычно включает в себя полный анализ крови. Обычно известно, что эти белые кровяные тельца образуются в костном мозге и проходят через кровоток.
Количество белых кровяных телец в организме за один раз может помочь в обнаружении любой основной инфекции. Нормальное количество лейкоцитов для здорового человека должно составлять от 3500 до 10 500 лейкоцитов на микролитр крови (MCL).Любое отклонение от нормы количества лейкоцитов нельзя игнорировать.
Нормальный процент типов клеток, вырабатывающих лейкоциты, происходит раздельно. Любое отклонение от нормального диапазона количества лейкоцитов может быть связано с основным заболеванием.
каковы симптомы ненормального подсчета wbc?
Такие симптомы, как ломота в теле, озноб, лихорадка и сильные головные боли, заметны только при низком уровне лейкоцитов в крови. При высоком уровне лейкоцитов в крови нет отдельных симптомов.Можно испытать симптомы основной проблемы, которая вызывает это увеличение.
каковы причины низкого количества wbc?
Причины низкого количества лейкоцитов могут быть связаны с такими заболеваниями, как
- ВИЧ,
- Лимфома,
- Печень
- Болезни селезенки,
- Лучевая терапия,
- Повреждение или нарушение костного мозга
- Любые аутоиммунные заболевания.
Также иногда некоторые лекарства, такие как антибиотики, также могут вызывать снижение количества лейкоцитов.
причины и лечение повышенного числа клеток крови
Одной из причин повышенного числа лейкоцитов может быть основное заболевание, называемое лейкоцитозом. Обычно известно, что он срабатывает в ответ на следующие условия.
- Курение, эмоциональное напряжение и чрезмерные физические нагрузки.
- Опухоль костного мозга, артрит, туберкулез и повреждение тканей.
- Иммуносупрессия, беременность и аллергические реакции — это некоторые из других причин лейкоцитоза.
Помимо лекарств, при лечении высокого уровня лейкоцитов не менее важны изменения в образе жизни. Очень важна хорошо сбалансированная диета, включающая фрукты и овощи, обладающие мощными усилителями иммунитета. Кроме того, избегайте жареной и обработанной пищи, поскольку они могут ослабить вашу иммунную систему.
Хороший ночной сон и физические упражнения вносят важные изменения, необходимые для естественного снижения высокого уровня лейкоцитов. Ежедневное потребление продуктов, богатых антиоксидантами, таких как виноград, лук, лук-порей, чеснок и чай, способствует здоровью лейкоцитов в крови.
Кроме того, продукты, богатые витамином С, такие как апельсины, ягоды, лимон и т. Д., Также помогают укрепить иммунную систему, тем самым регулируя производство белых кровяных телец.
Понимание результатов белых кровяных телец Дифференциальный подсчет и морфология
| Женский | 2-10% | |
| МОНОЦИТЫ | ||
| 9,1-17 лет | 2,1 | |
| 20-64% | ||
| 1-2 года | 20-64% | |
| Мужской | 44-76% | |
| Женский | 44-76% | |
| Детский | ||
| ЛИМФОЦИТЫ | ||
| 2.1-9 лет | 30-74% | |
| 9,1-17 лет | 44-76% | |
| Женский | 40-80% | |
| 2 года | 21- 67% | |
| Дети | ||
| 0,1 — 1 год | 16-52% | |
| Мужской | 40-80% | |
| 2,1-9 лет | 0-2 и | |
| 1-2 года | от 0 до 2% | |
| НЕЙТРОФИЛЫ | ||
| ЭОЗИНОФИЛЫ | ||
| 9.1-17 лет | от 0 до 2 и | |
| Мужской | от 1 до 6% | |
| Женский | от 1 до 6% | |
| 1-2 года | 0-3% | |
| Дети | ||
| 1-2 года | 1,9 — 6,8% | |
| 0,1 — 1 год | 9,1-17 лет | |
| BASOPHILS | ||
| 9,1-17 лет | 9018%||
| 2.1-9 лет | 1,9 — 6,8% | |
| Женский | 0–2 | |
| Мужской | 0–2 | |
| Мужской | 2–10% | |
| Дети | 0,1 — 1 год | от 0 до 2% |
| Дети | ||
| 0,1 — 1 год | 0-5% | |
| 2,1-9 лет | 0-6% | |
| 0,1 — 1 год | 32 — 69% | |
| 9.1–17 лет | 0–6% |
«* Контрольный диапазон — это набор значений, который помогает медицинскому работнику интерпретировать результаты медицинского теста.

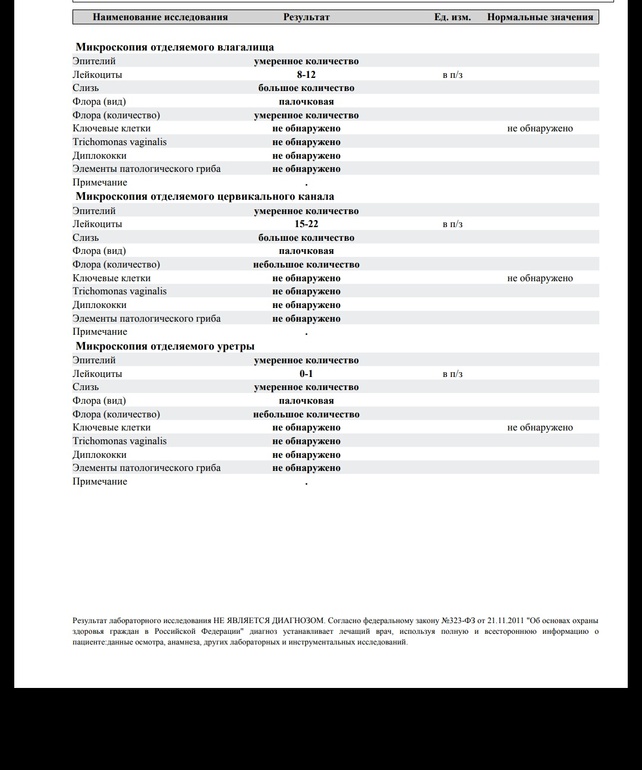 Явно определяется патогенная микрофлора (трихомонады, гонококки), лактобактерии не выявляются.
Явно определяется патогенная микрофлора (трихомонады, гонококки), лактобактерии не выявляются.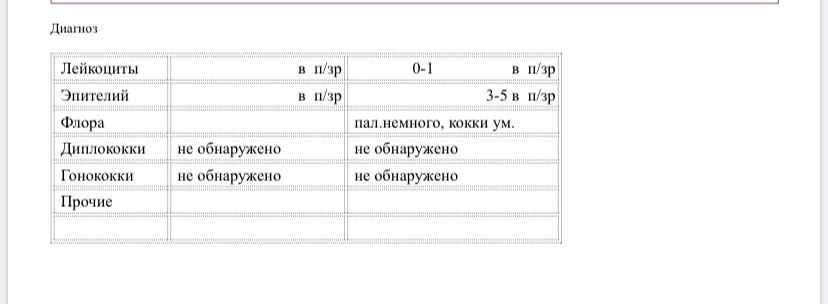
 Это происходит из-за частых стрессов, инфекций, вредных привычек, гормональных всплесков, недостатка витаминов, частых недосыпов, сухости кожи. В подростковом возрасте это происходит из-за гормональной перестройки организма.
Это происходит из-за частых стрессов, инфекций, вредных привычек, гормональных всплесков, недостатка витаминов, частых недосыпов, сухости кожи. В подростковом возрасте это происходит из-за гормональной перестройки организма.
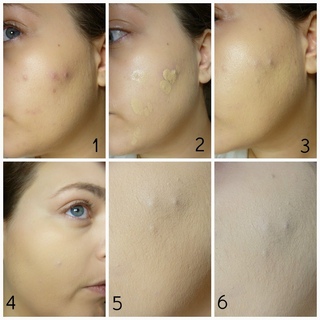 Это не так: несмотря на яркие слоганы на упаковках, даже лечебная и натуральная косметика может навредить за счет одного компонента, который не подойдет именно вам. Обычно лечебные лосьоны состоят из натуральных компонентов без содержания антибиотиков, но это не отражается на их функциях. Лосьоны и тоники убирают гиперкератоз, нормализуют функцию сальных желез и иммунитет кожи, убивают оставшиеся бактерии.
Это не так: несмотря на яркие слоганы на упаковках, даже лечебная и натуральная косметика может навредить за счет одного компонента, который не подойдет именно вам. Обычно лечебные лосьоны состоят из натуральных компонентов без содержания антибиотиков, но это не отражается на их функциях. Лосьоны и тоники убирают гиперкератоз, нормализуют функцию сальных желез и иммунитет кожи, убивают оставшиеся бактерии. Подберите мягкие средства для умывания, которые подходят именно вашей коже, чтобы не было дискомфорта во время и после использования.
Подберите мягкие средства для умывания, которые подходят именно вашей коже, чтобы не было дискомфорта во время и после использования. Оно портит внешность не только подростков, но и взрослых людей, разрушая их карьеру и личную жизнь. Люди начинают ненавидеть свое отражение в зеркале, замыкаются в себе, впадают в депрессию. Это особенно обидно, ведь угревая болезнь лечится. Да-да, от прыщей и от угревых рубцов можно избавиться!
Оно портит внешность не только подростков, но и взрослых людей, разрушая их карьеру и личную жизнь. Люди начинают ненавидеть свое отражение в зеркале, замыкаются в себе, впадают в депрессию. Это особенно обидно, ведь угревая болезнь лечится. Да-да, от прыщей и от угревых рубцов можно избавиться!
 Появляются глубинные узлы, которые в итоге оставляют фиолетовые пятна, даже если их не трогать. Кожа может шелушиться в местах поражения. Лицо превращается в «поле боя» с рытвинами, набуханиями, гнойными выделениями.
Появляются глубинные узлы, которые в итоге оставляют фиолетовые пятна, даже если их не трогать. Кожа может шелушиться в местах поражения. Лицо превращается в «поле боя» с рытвинами, набуханиями, гнойными выделениями.
 Она становится более гладкой, выравнивается цвет, запускается ускоренный процесс регенерации. Риск травм отсутствует. После процедур не требуется длительного восстановления, покраснение проходит в течение дня.
Она становится более гладкой, выравнивается цвет, запускается ускоренный процесс регенерации. Риск травм отсутствует. После процедур не требуется длительного восстановления, покраснение проходит в течение дня. Он может быть поверхностным — то есть сшелушивать лишь самый верхний слой дермы, либо работать глубже и произвести более радикальное обновление кожи.
Он может быть поверхностным — то есть сшелушивать лишь самый верхний слой дермы, либо работать глубже и произвести более радикальное обновление кожи. Дерма наполняется живительной влагой и питательными компонентами изнутри. Эффект накопительный, достаточно провести несколько процедур мезотерапии, чтобы увидеть ошеломляющую разницу «до» и «после».
Дерма наполняется живительной влагой и питательными компонентами изнутри. Эффект накопительный, достаточно провести несколько процедур мезотерапии, чтобы увидеть ошеломляющую разницу «до» и «после». Далее мастер начинает обработку лазером. После первого прохода испаряется верхний слой эпидермиса, после чего повторно наносится анестезирующее вещество и манипуляция повторяется.
Далее мастер начинает обработку лазером. После первого прохода испаряется верхний слой эпидермиса, после чего повторно наносится анестезирующее вещество и манипуляция повторяется. Обычное неудобство перерастает в психологический комплекс. Потеря уверенности чревата другими проблемами. Благо, что средства борьбы с акне существуют.
Обычное неудобство перерастает в психологический комплекс. Потеря уверенности чревата другими проблемами. Благо, что средства борьбы с акне существуют.

 И все-таки самая частая причина изменения цвета слизистой оболочки языка совершенно безобидная — употребление красящих продуктов (особенно стойкий цвет оставляют черника, кофе, морковь, тыква, свекла).
И все-таки самая частая причина изменения цвета слизистой оболочки языка совершенно безобидная — употребление красящих продуктов (особенно стойкий цвет оставляют черника, кофе, морковь, тыква, свекла).
 При язвенной болезни желудка белесый налет на языке, вне зависимости от его обильности, легко удаляется. При этом может возникать ощущение жжения и болезненности. На боковых поверхностях языка из-за его отечности могут быть отпечатки зубов. Если налет слишком сильный, он может сопровождаться снижением вкусовой чувствительности.
При язвенной болезни желудка белесый налет на языке, вне зависимости от его обильности, легко удаляется. При этом может возникать ощущение жжения и болезненности. На боковых поверхностях языка из-за его отечности могут быть отпечатки зубов. Если налет слишком сильный, он может сопровождаться снижением вкусовой чувствительности.
 Они встречаются практически во всех случаях заболевания.
Они встречаются практически во всех случаях заболевания. Множественные или одиночные очаги диаметром 1–2 см сливаются, тогда как в центре очагов могут оставаться неизмененные участки. Все это придает поверхности языка вид географической карты. Этот процесс обычно не переходит на нижнюю поверхность языка. Появление такой своеобразной картины на языке не всегда можно назвать заболеванием, поскольку подобное состояние встречается как вариант нормы и выявляется уже в детском возрасте. В других случаях «географический язык может быть обусловлен нейротрофическими расстройствами и заболеваниями желудочно-кишечного тракта.
Множественные или одиночные очаги диаметром 1–2 см сливаются, тогда как в центре очагов могут оставаться неизмененные участки. Все это придает поверхности языка вид географической карты. Этот процесс обычно не переходит на нижнюю поверхность языка. Появление такой своеобразной картины на языке не всегда можно назвать заболеванием, поскольку подобное состояние встречается как вариант нормы и выявляется уже в детском возрасте. В других случаях «географический язык может быть обусловлен нейротрофическими расстройствами и заболеваниями желудочно-кишечного тракта. Врач оценивает также жалобы пациента на сухость во рту, чувство жжения после снятия налета, возможность принимать пищу.
Врач оценивает также жалобы пациента на сухость во рту, чувство жжения после снятия налета, возможность принимать пищу. С возрастом организм человека стареет и со здоровьем становится хуже, что находит свое отражение на языке. Язык — это показатель здоровья человека, по состоянию языка можно определить неполадки, происходящие в нашем организме.
С возрастом организм человека стареет и со здоровьем становится хуже, что находит свое отражение на языке. Язык — это показатель здоровья человека, по состоянию языка можно определить неполадки, происходящие в нашем организме.


 Также язык с красным кончиком может быть признаком эмоциональной травмы.
Также язык с красным кончиком может быть признаком эмоциональной травмы.

 И вы можете скачать памятку по
самодиагностике заболеваний полости рта, нажав на ссылку под видео. Также по этой ссылке вы можете записаться на
консультацию. Когда стоматолог заглядывает к вам в рот, он может увидеть у вас во рту далеко не только кариес. Даже
при первом открывании рта доктор может по запаху определить, какие заболевания кроме стоматологических присутствуют
у вас в организме. Например, фруктовый запах, который доктор чувствует изо рта пациента, говорит о том, что это
нелеченый начальный сахарный диабет.
И вы можете скачать памятку по
самодиагностике заболеваний полости рта, нажав на ссылку под видео. Также по этой ссылке вы можете записаться на
консультацию. Когда стоматолог заглядывает к вам в рот, он может увидеть у вас во рту далеко не только кариес. Даже
при первом открывании рта доктор может по запаху определить, какие заболевания кроме стоматологических присутствуют
у вас в организме. Например, фруктовый запах, который доктор чувствует изо рта пациента, говорит о том, что это
нелеченый начальный сахарный диабет.
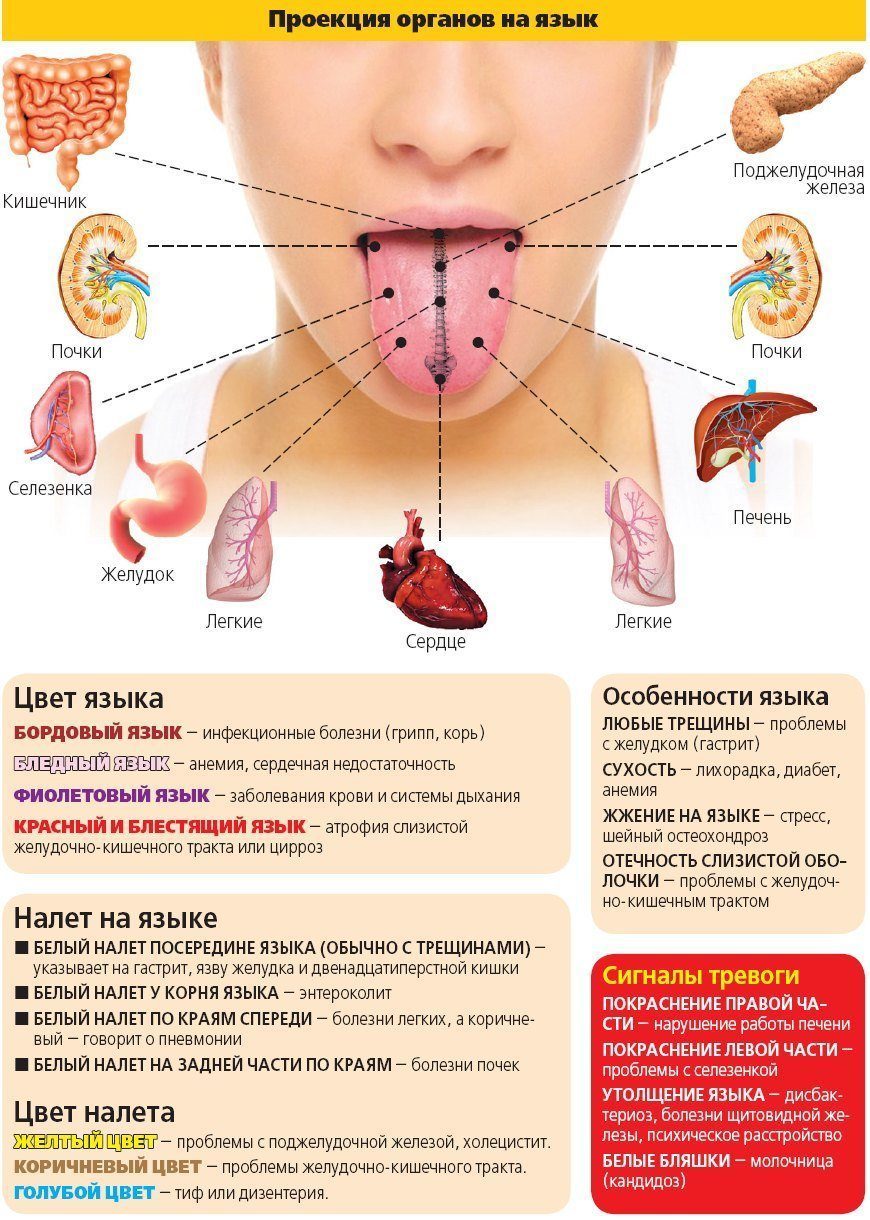 Ко мне обратилась пациентка, молодая девушка, с жалобами на
кровоточивость дёсен. При осмотре я увидела, что дёсны действительно кровоточат, отёчны. Я предположила, что
пациентка может быть беременной, потому что гигиена была хорошей. Отправила её к гинекологу. Действительно,
гинеколог поставила какой-то там срок беременности у этой девушки.
Ко мне обратилась пациентка, молодая девушка, с жалобами на
кровоточивость дёсен. При осмотре я увидела, что дёсны действительно кровоточат, отёчны. Я предположила, что
пациентка может быть беременной, потому что гигиена была хорошей. Отправила её к гинекологу. Действительно,
гинеколог поставила какой-то там срок беременности у этой девушки.

 В основном он покрывает язык, щёки, может затронуть дёсны и нёбо. Налёт легко поддаётся выскабливанию, ткани под ним подвержены покраснению и могут кровоточить. Среди других признаков заболевания:
В основном он покрывает язык, щёки, может затронуть дёсны и нёбо. Налёт легко поддаётся выскабливанию, ткани под ним подвержены покраснению и могут кровоточить. Среди других признаков заболевания: Среди этих категорий распространённость заболевания достигает 10%.
Среди этих категорий распространённость заболевания достигает 10%.
 д.). Ополосните ротовую полость, выберите место с хорошим естественным освещением и начинайте осмотр.
д.). Ополосните ротовую полость, выберите место с хорошим естественным освещением и начинайте осмотр.


 ua в Google News
Источник:
Сегодня
ua в Google News
Источник:
Сегодня
 Причиной такого налета является еще неокрепший иммунитет. Во избежание заболевания необходимо тщательно стерилизовать пустышки и бутылочки. Иногда молочница может появиться и у старших детей — чаще всего это дети с ослабленным иммунитетом и астматики.
Причиной такого налета является еще неокрепший иммунитет. Во избежание заболевания необходимо тщательно стерилизовать пустышки и бутылочки. Иногда молочница может появиться и у старших детей — чаще всего это дети с ослабленным иммунитетом и астматики.
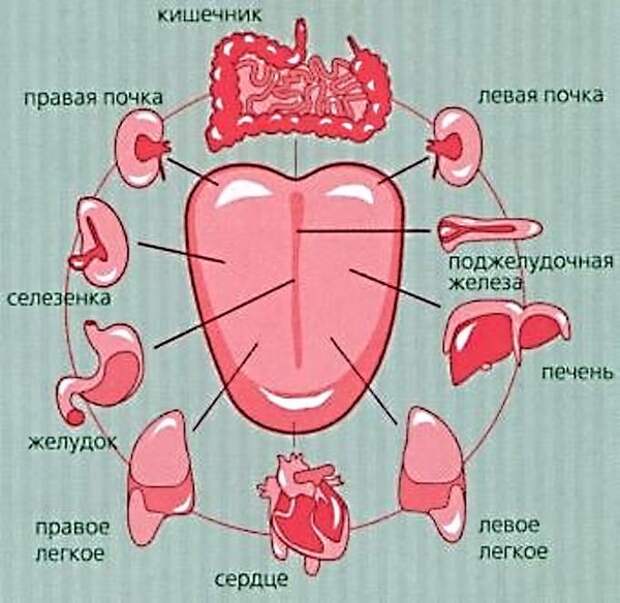

 Иногда он может вызывать неприятные ощущения: жжение, покалывание языка, чаще всего связанные с употреблением острой или кислой пищи.
Иногда он может вызывать неприятные ощущения: жжение, покалывание языка, чаще всего связанные с употреблением острой или кислой пищи.
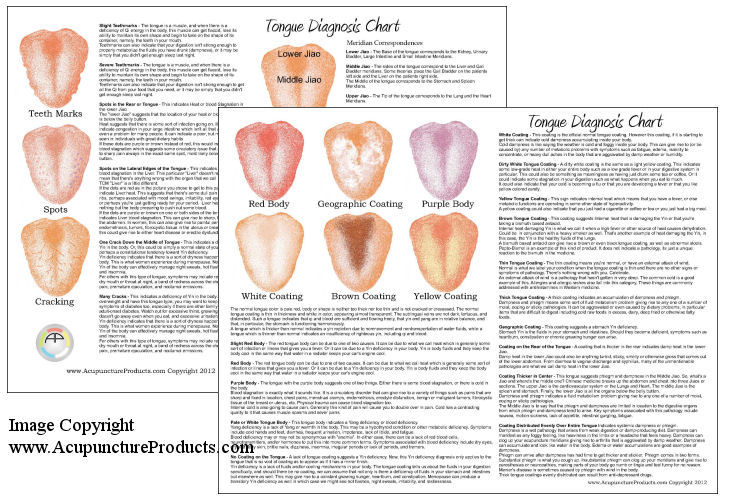 Однако повреждения языка могут быть признаком других серьезных болезней.
Однако повреждения языка могут быть признаком других серьезных болезней.



 Травмированные и воспаленные участки языка более восприимчивы к инфекционным микроорганизмам, таким как вирус герпеса, стрептококковые бактерии, Staphylococcus aureus и патогенные грибы.
Травмированные и воспаленные участки языка более восприимчивы к инфекционным микроорганизмам, таким как вирус герпеса, стрептококковые бактерии, Staphylococcus aureus и патогенные грибы. Потенциальные травматические причины белого языка включают:
Потенциальные травматические причины белого языка включают: Полные ответы на эти вопросы помогут вашему поставщику услуг диагностировать причину появления белого цвета на языке:
Полные ответы на эти вопросы помогут вашему поставщику услуг диагностировать причину появления белого цвета на языке: Поскольку белый язык может быть вызван серьезным заболеванием, отказ от обращения за лечением может привести к осложнениям и необратимым повреждениям.Если вы испытываете стойкое изменение цвета, боль или другие необычные симптомы языка или рта, важно связаться с вашим лечащим врачом. После установления основной причины следование плану лечения, изложенному вашим врачом, может помочь уменьшить любые потенциальные осложнения, в том числе:
Поскольку белый язык может быть вызван серьезным заболеванием, отказ от обращения за лечением может привести к осложнениям и необратимым повреждениям.Если вы испытываете стойкое изменение цвета, боль или другие необычные симптомы языка или рта, важно связаться с вашим лечащим врачом. После установления основной причины следование плану лечения, изложенному вашим врачом, может помочь уменьшить любые потенциальные осложнения, в том числе:

 Мы тоже сделаем все от нас зависящее и предупредим вас, если когда-нибудь заметим аномалии полости рта. Пожалуйста, держите нас в курсе любых изменений в вашей истории болезни. Мы хотим, чтобы вы чувствовали себя хорошо! Свяжитесь с нами с любыми другими стоматологическими вопросами.
Мы тоже сделаем все от нас зависящее и предупредим вас, если когда-нибудь заметим аномалии полости рта. Пожалуйста, держите нас в курсе любых изменений в вашей истории болезни. Мы хотим, чтобы вы чувствовали себя хорошо! Свяжитесь с нами с любыми другими стоматологическими вопросами. Кроме того, вы найдете советы о том, как избежать появления белого цвета на языке и справиться с обезвоживанием.Вы откроете для себя растворы для пероральной регидратации, такие как DripDrop ORS — быстрая, проверенная альтернатива легкому и умеренному обезвоживанию, которое может вызвать белый налет.
Кроме того, вы найдете советы о том, как избежать появления белого цвета на языке и справиться с обезвоживанием.Вы откроете для себя растворы для пероральной регидратации, такие как DripDrop ORS — быстрая, проверенная альтернатива легкому и умеренному обезвоживанию, которое может вызвать белый налет.

 DripDrop ORS достаточно мощный, чтобы использовать его в экстремальных условиях, но достаточно безопасен для повседневного использования.
DripDrop ORS достаточно мощный, чтобы использовать его в экстремальных условиях, но достаточно безопасен для повседневного использования.
 Наша запатентованная формула достаточно эффективна, чтобы помочь пациентам, страдающим обезвоживанием, вызванным Эболой и холерой, но достаточно безопасна для повседневного использования. Кроме того, DripDrop ORS обладает восхитительным вкусом и имеет множество вкусов, которые вы можете наслаждаться горячими или холодными.Попробуйте освежающий вкус, такой как ягода и апельсин, или согрейте его горячими ароматами, такими как гибискус и зеленый чай без кофеина.
Наша запатентованная формула достаточно эффективна, чтобы помочь пациентам, страдающим обезвоживанием, вызванным Эболой и холерой, но достаточно безопасна для повседневного использования. Кроме того, DripDrop ORS обладает восхитительным вкусом и имеет множество вкусов, которые вы можете наслаждаться горячими или холодными.Попробуйте освежающий вкус, такой как ягода и апельсин, или согрейте его горячими ароматами, такими как гибискус и зеленый чай без кофеина. Помимо использования раствора для пероральной регидратации, такого как DripDrop ORS, для борьбы с обезвоживанием, соблюдайте правила гигиены для защиты здоровья полости рта. Регулярно чистите зубы, чтобы предотвратить обесцвечивание зубов и рост полости рта, который может привести к появлению белого налета на языке.
Помимо использования раствора для пероральной регидратации, такого как DripDrop ORS, для борьбы с обезвоживанием, соблюдайте правила гигиены для защиты здоровья полости рта. Регулярно чистите зубы, чтобы предотвратить обесцвечивание зубов и рост полости рта, который может привести к появлению белого налета на языке. Удобная упаковка позволяет иметь DripDrop ORS тогда, когда он вам нужен, где он вам нужен.
Удобная упаковка позволяет иметь DripDrop ORS тогда, когда он вам нужен, где он вам нужен. Факторы риска, которые могут предрасполагать к развитию молочницы, включают анемию, прием антибиотиков, диабет и ношение зубных протезов.
Факторы риска, которые могут предрасполагать к развитию молочницы, включают анемию, прием антибиотиков, диабет и ношение зубных протезов. Употребление алкоголя и курение — частые причины появления белого цвета на языке. После отказа от курения может пройти некоторое время, прежде чем вы начнете замечать, как розовый оттенок возвращается на ваш язык.
Употребление алкоголя и курение — частые причины появления белого цвета на языке. После отказа от курения может пройти некоторое время, прежде чем вы начнете замечать, как розовый оттенок возвращается на ваш язык. Увеличьте потребление воды в течение дня, чтобы рот оставался смазанным.
Увеличьте потребление воды в течение дня, чтобы рот оставался смазанным. Если вы заметили на языке белые пятна неправильной формы, немедленно обратитесь к стоматологу. Он или она может провести комплексное обследование и обследование, чтобы исключить любые возможные проблемы, и, при необходимости, направит вас к хирургу-стоматологу для дальнейшего лечения.
Если вы заметили на языке белые пятна неправильной формы, немедленно обратитесь к стоматологу. Он или она может провести комплексное обследование и обследование, чтобы исключить любые возможные проблемы, и, при необходимости, направит вас к хирургу-стоматологу для дальнейшего лечения. Но хотите верьте, хотите нет, ваш язык — отличный индикатор вашего общего состояния здоровья.
Но хотите верьте, хотите нет, ваш язык — отличный индикатор вашего общего состояния здоровья. ”
”
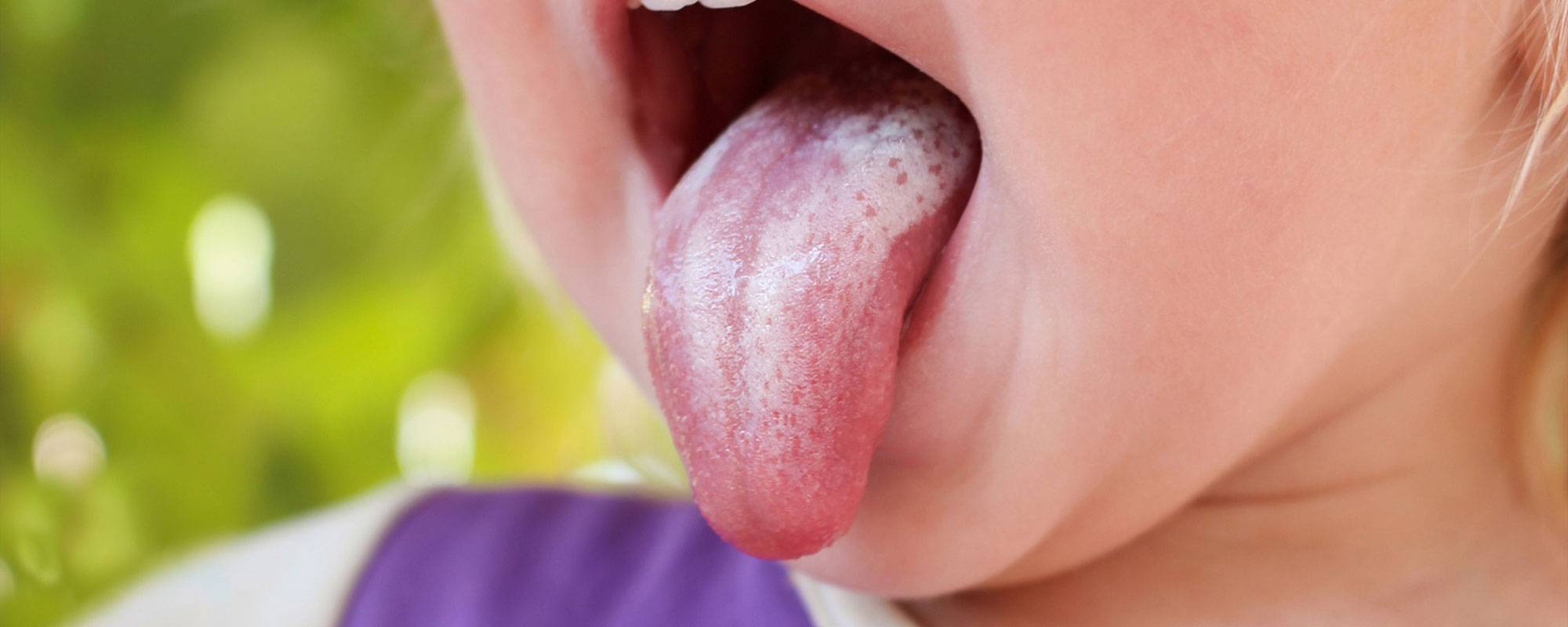
 org.
org. 
 Это, в свою очередь, побуждает иммунную систему атаковать его, обусловливая появление воспаления и характерных волдырей в области рта, губ, носа или половых органов. Именно во время этой «реактивации» вирус может распространяться от человека к человеку.
Это, в свою очередь, побуждает иммунную систему атаковать его, обусловливая появление воспаления и характерных волдырей в области рта, губ, носа или половых органов. Именно во время этой «реактивации» вирус может распространяться от человека к человеку.


 Это ДНК-содержащие микроорганизмы, являющиеся возбудителями разного рода инфекций.
Это ДНК-содержащие микроорганизмы, являющиеся возбудителями разного рода инфекций. Но если по какой-то причине вирус вступает в активную фазу, его легко узнать – по характерным высыпаниям. «Классический» визуальный признак герпеса – зудящие водянистые пузырьки, которые могут появиться в разных местах – на лице и на теле.
Но если по какой-то причине вирус вступает в активную фазу, его легко узнать – по характерным высыпаниям. «Классический» визуальный признак герпеса – зудящие водянистые пузырьки, которые могут появиться в разных местах – на лице и на теле. На вопрос, может ли быть температура при герпесе, ответ положительный: многие больные жалуются на повышение температуры, головные боли и общую слабость.
На вопрос, может ли быть температура при герпесе, ответ положительный: многие больные жалуются на повышение температуры, головные боли и общую слабость.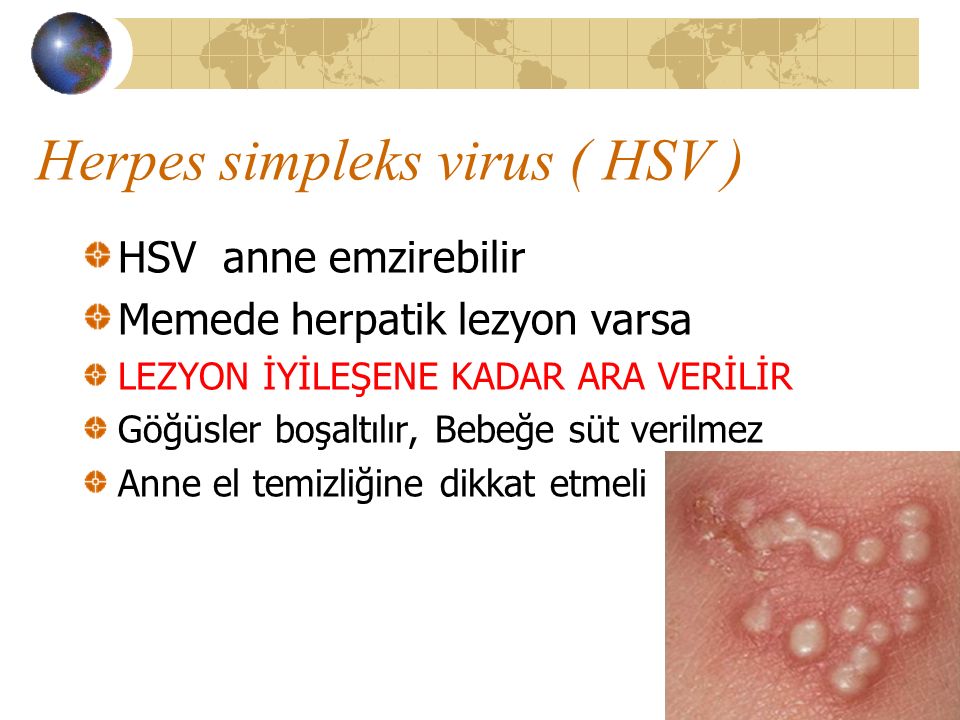 Чтобы заразиться, достаточно вступить в разговор с больным человеком (передача происходит воздушно-капельным путем). Переболев ветрянкой, человек на всю жизнь остается носителем этого вируса. В случае рецидива возникает риск развития опоясывающего лишая.
Чтобы заразиться, достаточно вступить в разговор с больным человеком (передача происходит воздушно-капельным путем). Переболев ветрянкой, человек на всю жизнь остается носителем этого вируса. В случае рецидива возникает риск развития опоясывающего лишая.
 Однако существуют факторы, провоцирующие рецидив, – тогда «спящий» вирус начинает активно размножаться. Так, некоторые люди регулярно страдают от болячек на губах – ненавистная «простуда» может проявляться по 5–10 раз в году. Причиной возобновления болезни могут стать:
Однако существуют факторы, провоцирующие рецидив, – тогда «спящий» вирус начинает активно размножаться. Так, некоторые люди регулярно страдают от болячек на губах – ненавистная «простуда» может проявляться по 5–10 раз в году. Причиной возобновления болезни могут стать: п.).
п.). Наиболее точным, но и наиболее длительным дорогим способом является культуральный метод, который подразумевает «выращивание» вируса, полученного из биоматериала пациента, в лабораторных условиях.
Наиболее точным, но и наиболее длительным дорогим способом является культуральный метод, который подразумевает «выращивание» вируса, полученного из биоматериала пациента, в лабораторных условиях. На месте высыпаний образуются язвы с гнойной коркой (струпы). При повреждении струпа открывается кровотечение.
На месте высыпаний образуются язвы с гнойной коркой (струпы). При повреждении струпа открывается кровотечение. Пострадать от вируса могут лимфатические узлы и внутренние органы. По вине болезнетворного микроорганизма может нарушиться работа печени, легких, кишечника и почек.
Пострадать от вируса могут лимфатические узлы и внутренние органы. По вине болезнетворного микроорганизма может нарушиться работа печени, легких, кишечника и почек.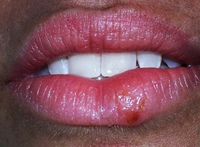 Поскольку патология может быть связана с заболеваниями внутренних органов, возможно, понадобится консультация гастроэнтеролога, гепатолога или пульмонолога.
Поскольку патология может быть связана с заболеваниями внутренних органов, возможно, понадобится консультация гастроэнтеролога, гепатолога или пульмонолога.

 А.
А. Нередко высыпания на коже сопровождаются повышением температуры тела до 38-39°С и явлениями общей интоксикации.
Нередко высыпания на коже сопровождаются повышением температуры тела до 38-39°С и явлениями общей интоксикации.


 30% раствор тиосульфата натрия по 10 мл внутривенно, медленно, через день, на курс лечения — 5-10 инъекций (препарат оказывает мощный противовоспалительный, гипосенсибилизирующий и противотоксический эффект).
30% раствор тиосульфата натрия по 10 мл внутривенно, медленно, через день, на курс лечения — 5-10 инъекций (препарат оказывает мощный противовоспалительный, гипосенсибилизирующий и противотоксический эффект).

 Герпес способен размножается довольно стремительно, поэтому иногда достаточно даже быстрого контакта, чтобы заразиться. Что касается причин, которые могут повлиять на организм и поспособствовать заражению герпесом, то их много:
Герпес способен размножается довольно стремительно, поэтому иногда достаточно даже быстрого контакта, чтобы заразиться. Что касается причин, которые могут повлиять на организм и поспособствовать заражению герпесом, то их много: Это самый распространенный тип. Именно он вызывает появление зудящих пузырьков, наполненных жидкостью, на губах, языке, слизистых оболочках рта. Иногда за несколько часов перед появлением пузырьков человек чувствует повышение температуры и слабость, хотя чаще вирус атакует без предупреждения.
Это самый распространенный тип. Именно он вызывает появление зудящих пузырьков, наполненных жидкостью, на губах, языке, слизистых оболочках рта. Иногда за несколько часов перед появлением пузырьков человек чувствует повышение температуры и слабость, хотя чаще вирус атакует без предупреждения.
 Это тип вируса чаще всего обнаруживается у ВИЧ-инфицированных и проявляется возникновением на коже мелких язвочек. Активизируется при развитии саркомы Капоши.
Это тип вируса чаще всего обнаруживается у ВИЧ-инфицированных и проявляется возникновением на коже мелких язвочек. Активизируется при развитии саркомы Капоши. Также знающие люди рекомендуют для лечения чеснок: использовать кашицу из чеснока, либо смазать пораженный участок разрезанной чесночной долькой. Но делать это нужно с осторожностью, так как можно получить ожог. Лучше всего помазать один раз, и посмотреть, как будет реагировать кожа. Если все хорошо – можно продолжать.
Также знающие люди рекомендуют для лечения чеснок: использовать кашицу из чеснока, либо смазать пораженный участок разрезанной чесночной долькой. Но делать это нужно с осторожностью, так как можно получить ожог. Лучше всего помазать один раз, и посмотреть, как будет реагировать кожа. Если все хорошо – можно продолжать. Главное – не вымещать его на людях!
Главное – не вымещать его на людях!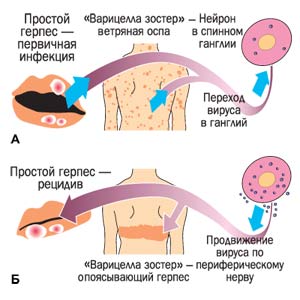 Через несколько дней прозрачный экссудат мутнеет. Пузыри вскрываются и образуют желтовато-серую корку, которая спустя неделю отпадает.
Через несколько дней прозрачный экссудат мутнеет. Пузыри вскрываются и образуют желтовато-серую корку, которая спустя неделю отпадает. Через несколько дней они лопаются, образуя эрозии, которые подсыхают в виде корочки. Если высыпания находятся на половых органах, лопнувшие пузырьки покрываются желтоватым налетом. Частота рецидивов болезни зависит от иммунного статуса и состояние нервной системы. Как правило, это случается 1–2 раза в год, однако нередко вирус активизируется 4–5 и более раз.
Через несколько дней они лопаются, образуя эрозии, которые подсыхают в виде корочки. Если высыпания находятся на половых органах, лопнувшие пузырьки покрываются желтоватым налетом. Частота рецидивов болезни зависит от иммунного статуса и состояние нервной системы. Как правило, это случается 1–2 раза в год, однако нередко вирус активизируется 4–5 и более раз.

 Иногда заболевание протекает бессимптомно, но часто больной страдает от слезотечения, светобоязни, боли. Отсутствие лечения ведет к потере зрения и даже слепоте.
Иногда заболевание протекает бессимптомно, но часто больной страдает от слезотечения, светобоязни, боли. Отсутствие лечения ведет к потере зрения и даже слепоте. Мы выбираем самые эффективные и в то же время безопасные препараты — противовирусные, общеукрепляющие, иммуномодулирующие средства в виде мазей, таблеток, инъекций. Пройдя курс лечения, вы избавитесь не только от неприятных симптомов, но и от опасности рецидивов.
Мы выбираем самые эффективные и в то же время безопасные препараты — противовирусные, общеукрепляющие, иммуномодулирующие средства в виде мазей, таблеток, инъекций. Пройдя курс лечения, вы избавитесь не только от неприятных симптомов, но и от опасности рецидивов.

 Используются и такие методы лабораторного исследования, как:
Используются и такие методы лабораторного исследования, как: Развитие признаков нарушения влияет на общее состояние и может способствовать появлению осложнений, затрагивающих репродуктивную функцию организма.
Развитие признаков нарушения влияет на общее состояние и может способствовать появлению осложнений, затрагивающих репродуктивную функцию организма.
 В течение всего интервала обострения она вызывает интенсивный болевой дискомфорт и появлением кровянистых выделений.
В течение всего интервала обострения она вызывает интенсивный болевой дискомфорт и появлением кровянистых выделений.

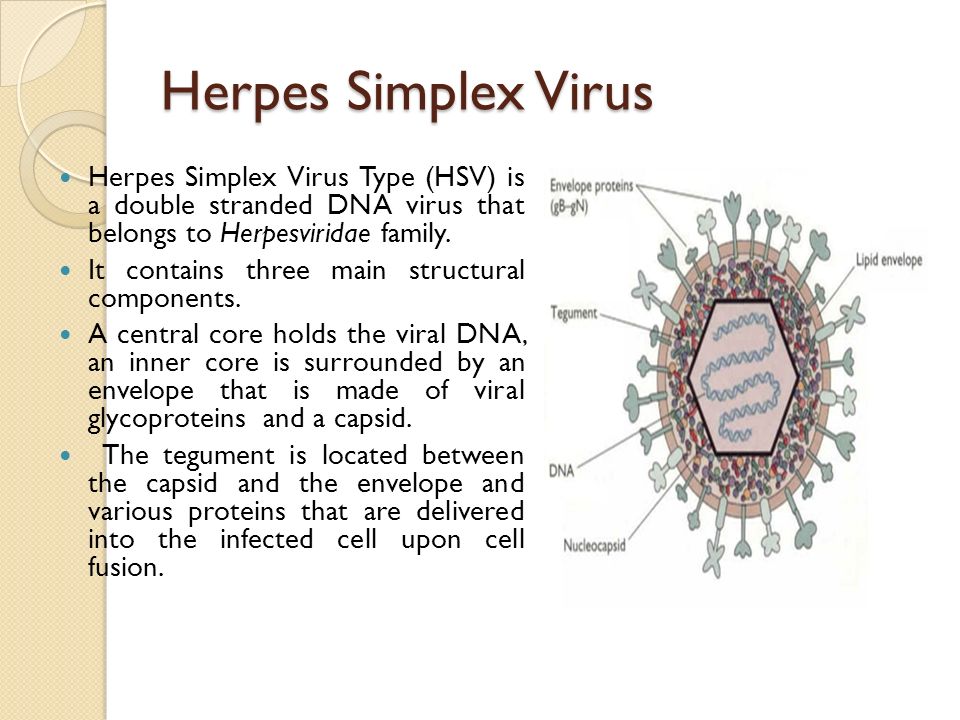 Через трое суток они самопроизвольно вскрываются с последующим иссушением верхнего слоя в виде корочки.
Через трое суток они самопроизвольно вскрываются с последующим иссушением верхнего слоя в виде корочки. При этом вирус переходит в скрытую форму течения, располагая к распространению инфекции по организму в отсутствие проявления клинических параметров патологии.
При этом вирус переходит в скрытую форму течения, располагая к распространению инфекции по организму в отсутствие проявления клинических параметров патологии.

 Пародонтология. 2010;2(5):13-17. https://elibrary.ru/item.asp?id=14568012.
Пародонтология. 2010;2(5):13-17. https://elibrary.ru/item.asp?id=14568012. 2011;3(1):10-11. https://elibrary.ru/item.asp?id=16752396.
2011;3(1):10-11. https://elibrary.ru/item.asp?id=16752396.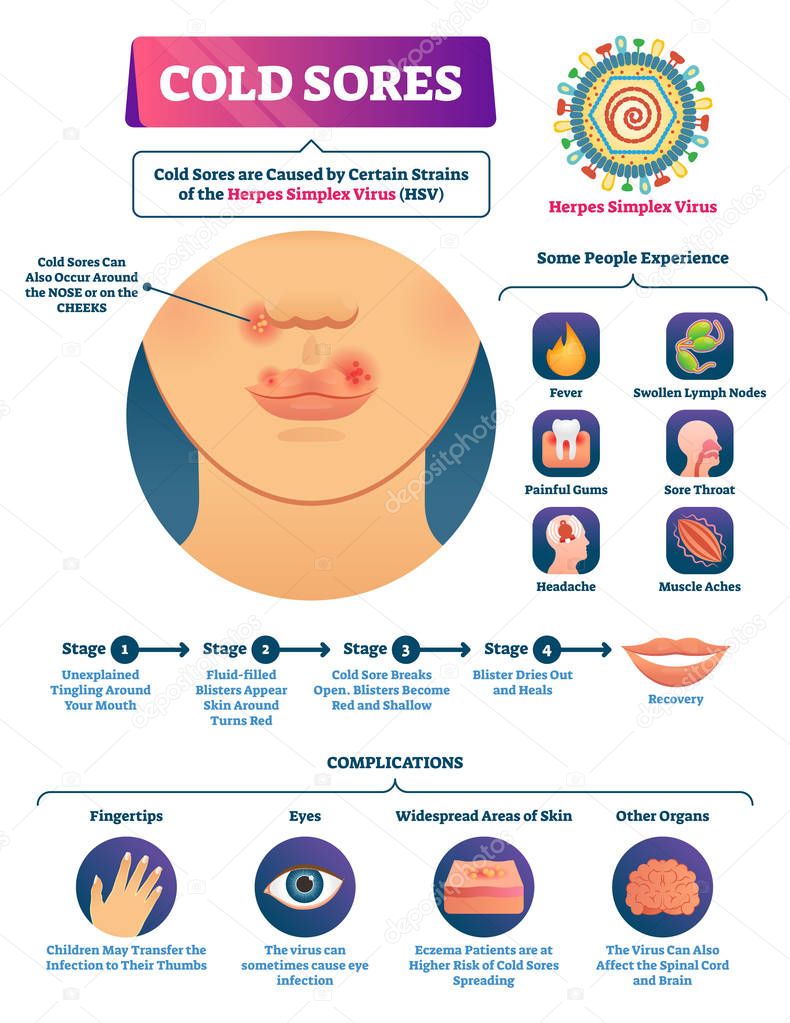 com/nih/Immunomodulatory-effects-HSV-2-infection/15845898.html.
com/nih/Immunomodulatory-effects-HSV-2-infection/15845898.html. Им инфицированы 95–98% людей старше 20 лет. Но проявляется он только тогда, когда контроль иммунной системы ослабевает, например, при переутомлении, дефиците витаминов и минералов, переохлаждении.
Им инфицированы 95–98% людей старше 20 лет. Но проявляется он только тогда, когда контроль иммунной системы ослабевает, например, при переутомлении, дефиците витаминов и минералов, переохлаждении.

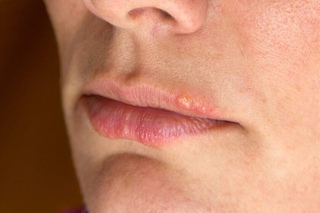 Однако герпес может вызывать серьезные и широко распространенные осложнения у людей, у которых нет полностью функционирующей иммунной системы.
Однако герпес может вызывать серьезные и широко распространенные осложнения у людей, у которых нет полностью функционирующей иммунной системы. Этот риск увеличивается, если у женщины имеется или недавно была активная вспышка герпеса в области гениталий.
Этот риск увеличивается, если у женщины имеется или недавно была активная вспышка герпеса в области гениталий.
 Герпес также может распространяться на внутренние органы, такие как печень и легкие.
Герпес также может распространяться на внутренние органы, такие как печень и легкие. Это состояние включает инфекцию и воспаление роговицы. Это наиболее распространенная форма глазного герпеса. Он влияет только на верхний слой (эпителий) роговицы и заживляет рубцы.
Это состояние включает инфекцию и воспаление роговицы. Это наиболее распространенная форма глазного герпеса. Он влияет только на верхний слой (эпителий) роговицы и заживляет рубцы. .Заболевание имеет тенденцию перерастать в широко распространенную кожную инфекцию, напоминающую импетиго. Симптомы появляются внезапно и могут включать жар, озноб и недомогание. Группы пузырей с ямочками появляются в течение 7-10 дней и широко распространяются. Они могут вторично инфицироваться стафилококковыми или стрептококковыми бактериями. При лечении поражения заживают через 2-6 недель. Без лечения это состояние может быть очень серьезным и, возможно, смертельным.
.Заболевание имеет тенденцию перерастать в широко распространенную кожную инфекцию, напоминающую импетиго. Симптомы появляются внезапно и могут включать жар, озноб и недомогание. Группы пузырей с ямочками появляются в течение 7-10 дней и широко распространяются. Они могут вторично инфицироваться стафилококковыми или стрептококковыми бактериями. При лечении поражения заживают через 2-6 недель. Без лечения это состояние может быть очень серьезным и, возможно, смертельным.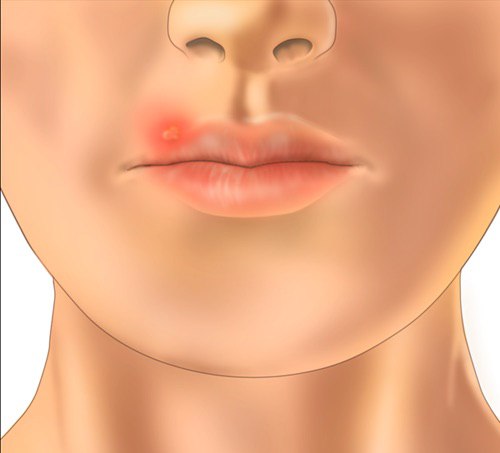 Это также может произойти у взрослых медицинских работников, таких как стоматологи, из-за повышенного воздействия вируса герпеса.Использование латексных или полиуретановых перчаток предотвращает появление герпеса у медицинских работников.
Это также может произойти у взрослых медицинских работников, таких как стоматологи, из-за повышенного воздействия вируса герпеса.Использование латексных или полиуретановых перчаток предотвращает появление герпеса у медицинских работников.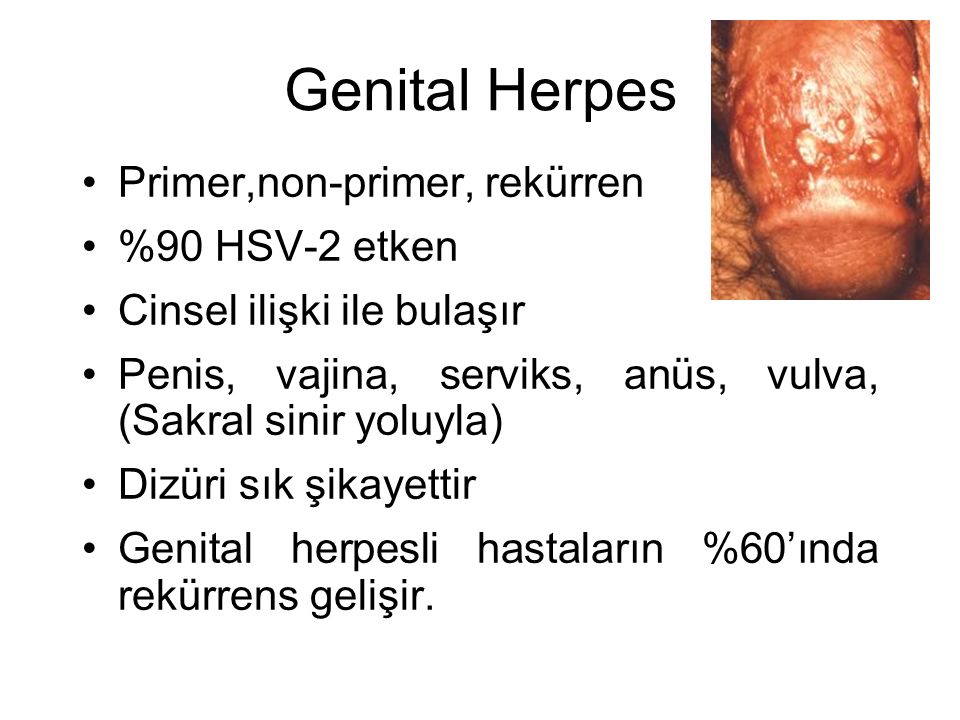 Как только этот вирус
у вас это может вызвать вспышки герпеса. Вспышки герпеса часто возникают
от
воздействие горячего солнца, холодного ветра, холода или других болезней, слабая иммунная система, изменение
уровень гормонов или даже стресс.
Как только этот вирус
у вас это может вызвать вспышки герпеса. Вспышки герпеса часто возникают
от
воздействие горячего солнца, холодного ветра, холода или других болезней, слабая иммунная система, изменение
уровень гормонов или даже стресс. Если диагноз неясен, ваш врач может взять мазок из язвы и отправить
это к
лаборатория для исследования.
Если диагноз неясен, ваш врач может взять мазок из язвы и отправить
это к
лаборатория для исследования.
 Тогда держитесь подальше от этого триггера. Например, если триггером является воздействие солнца,
используйте солнцезащитный крем, когда находитесь на солнце. Если у вас часто бывают вспышки, поговорите со своим врачом.
провайдер. Начало лечения, как только вы узнаете, что у вас герпес, может помочь
Это
заживают быстрее.
Тогда держитесь подальше от этого триггера. Например, если триггером является воздействие солнца,
используйте солнцезащитный крем, когда находитесь на солнце. Если у вас часто бывают вспышки, поговорите со своим врачом.
провайдер. Начало лечения, как только вы узнаете, что у вас герпес, может помочь
Это
заживают быстрее.

 Его популярность во многом обусловлена доступностью исходного ингредиента, его пользой и превосходными вкусовыми характеристиками, а добавление чеснока при закваске превращает привычный салат в настоящий кулинарный шедевр.
Его популярность во многом обусловлена доступностью исходного ингредиента, его пользой и превосходными вкусовыми характеристиками, а добавление чеснока при закваске превращает привычный салат в настоящий кулинарный шедевр.
 Остудить, добавить уксусную эссенцию.
Остудить, добавить уксусную эссенцию. В холодильнике квашеная капуста может пребывать на протяжении нескольких месяцев, не теряя своих вкусовых качеств. При этом температура внутри камеры должна быть в пределах 0…+5°С.
В холодное время года квашеную капусту можно хранить на балконе, в месте, защищённом от солнечных лучей. Однако предлагаемое решение приемлемо лишь до наступления морозной зимы. В этом случае продукт необходимо переместить в холодильник. В эмалированной посудине его можно оставить на балконе, но при размораживании продукт необходимо употребить как можно быстрее, поэтому такой вариант хорош лишь для небольших объёмов.
В холодильнике квашеная капуста может пребывать на протяжении нескольких месяцев, не теряя своих вкусовых качеств. При этом температура внутри камеры должна быть в пределах 0…+5°С.
В холодное время года квашеную капусту можно хранить на балконе, в месте, защищённом от солнечных лучей. Однако предлагаемое решение приемлемо лишь до наступления морозной зимы. В этом случае продукт необходимо переместить в холодильник. В эмалированной посудине его можно оставить на балконе, но при размораживании продукт необходимо употребить как можно быстрее, поэтому такой вариант хорош лишь для небольших объёмов.
 Внимание: для приготовления капусты чеснока можно брать меньше. Это зависит от того, насколько вы любите острые блюда.
Внимание: для приготовления капусты чеснока можно брать меньше. Это зависит от того, насколько вы любите острые блюда. Воспользовавшись кухонными прихватками, заливаем все ингредиенты горячим маринадом и сразу же тщательно перемешиваем с помощью столовой ложки.
Воспользовавшись кухонными прихватками, заливаем все ингредиенты горячим маринадом и сразу же тщательно перемешиваем с помощью столовой ложки. В случае приготовления осенью капуста уже идет более жесткая, но и хрустящая;
В случае приготовления осенью капуста уже идет более жесткая, но и хрустящая;


 Способ приготовления
Капусту очистите от кроющих листьев, кочаны разрежьте на несколько частей и опустите в кипящую
Способ приготовления
Капусту очистите от кроющих листьев, кочаны разрежьте на несколько частей и опустите в кипящую Способ приготовления:Капусту вымыть, выдержать в холодной воде 2 часа,
Способ приготовления:Капусту вымыть, выдержать в холодной воде 2 часа, Помидоры обдать кипятком, снять
Помидоры обдать кипятком, снять
 3-х литровая банка с капустой примет 1 литр маринада.
3-х литровая банка с капустой примет 1 литр маринада.

 0 и новее. Совместимо с iPhone, iPad и iPod touch.
0 и новее. Совместимо с iPhone, iPad и iPod touch.  Нажимаем на определённый рецепт из списка, чтобы получить подробное пособие о создании лизуна!
Нажимаем на определённый рецепт из списка, чтобы получить подробное пособие о создании лизуна!  В процессе разработки данного слайма, ребёнка должен сопровождать старший наставник! Лизун с добавлением клея «Элмер», обладает свойством свечения в темноте. Давайте рассмотрим способ приготовления необычного слайма.
В процессе разработки данного слайма, ребёнка должен сопровождать старший наставник! Лизун с добавлением клея «Элмер», обладает свойством свечения в темноте. Давайте рассмотрим способ приготовления необычного слайма.  В результате работы с данном инструкцией, вполне вероятно оправдать собственные ожидания!
В результате работы с данном инструкцией, вполне вероятно оправдать собственные ожидания!  Все рецепты представлены в открытом доступе. Изучая составляющие ингредиенты и информацию о приготовлении — возможно создать самые эпичные слаймы, вызывающих восторг у детей и взрослых!
Все рецепты представлены в открытом доступе. Изучая составляющие ингредиенты и информацию о приготовлении — возможно создать самые эпичные слаймы, вызывающих восторг у детей и взрослых!  Интересные и доступные рецепты, позволяющие изготовить красочные слаймы.
Интересные и доступные рецепты, позволяющие изготовить красочные слаймы.
 Для этого нужно вылить клей в емкость, добавить по желанию краситель и распылять освежитель воздуха на клей в течение 5 секунд. Хорошо перемешать, и, если клей недостаточно загустел, добавить еще немного, пока не добьемся нужной консистенции. Лизуна нужно помять руками в течение минуты, и результат вас очень порадует! А чтобы получился антистресс-лизун, можно добавить пенопластовые шарики.
Для этого нужно вылить клей в емкость, добавить по желанию краситель и распылять освежитель воздуха на клей в течение 5 секунд. Хорошо перемешать, и, если клей недостаточно загустел, добавить еще немного, пока не добьемся нужной консистенции. Лизуна нужно помять руками в течение минуты, и результат вас очень порадует! А чтобы получился антистресс-лизун, можно добавить пенопластовые шарики. Тщательно перемешать и соединить с цветной массой. По мере вымешивания лизун будет становиться более тягучим и уже через 10-20 минут приобретет свои главные отличительные свойства.
Тщательно перемешать и соединить с цветной массой. По мере вымешивания лизун будет становиться более тягучим и уже через 10-20 минут приобретет свои главные отличительные свойства. Именно тогда она была выпущена компанией Mattel под названием Slime (Слайм в русской версии). Свою популярность она заслужила благодаря ряду свойств.
Именно тогда она была выпущена компанией Mattel под названием Slime (Слайм в русской версии). Свою популярность она заслужила благодаря ряду свойств. Итак,
вам потребуется:
Итак,
вам потребуется: Сразу следует отметить,
что зеленка, как и другие красители, способна окрашивать не только руки, но и
стены, столы, стулья, диваны и ковры. Будьте аккуратны с ними!
Сразу следует отметить,
что зеленка, как и другие красители, способна окрашивать не только руки, но и
стены, столы, стулья, диваны и ковры. Будьте аккуратны с ними! Помните, киньте в окрашенную
стену, поскручивайте.
Помните, киньте в окрашенную
стену, поскручивайте.

 И была похожа на одноименного персонажа – зеленого призрака Лизуна, растекающегося по стенам.
И была похожа на одноименного персонажа – зеленого призрака Лизуна, растекающегося по стенам.
 Хранить такой лизун нужно в хорошо закрывающейся ёмкости.
Хранить такой лизун нужно в хорошо закрывающейся ёмкости. Если такого нет, то можно взять обычный, только его следует развести: одна часть воды на две части крахмала.
Если такого нет, то можно взять обычный, только его следует развести: одна часть воды на две части крахмала. Это связано с тем, что в его составе есть моющее средство. Необходимо проследить, чтобы после игр ребёнок тщательно вымыл руки.
Это связано с тем, что в его составе есть моющее средство. Необходимо проследить, чтобы после игр ребёнок тщательно вымыл руки.

 Снова хорошо перемешать получившуюся массу. Со временем эта масса станет липкой и будет иметь консистенцию шпаклёвки. Следите за тем, чтобы масса не получилась слишком густой. Если это произошло, то следует добавлять по несколько капель порошка.
Снова хорошо перемешать получившуюся массу. Со временем эта масса станет липкой и будет иметь консистенцию шпаклёвки. Следите за тем, чтобы масса не получилась слишком густой. Если это произошло, то следует добавлять по несколько капель порошка.


 Это можно сделать своими руками при помощи воды или крахмала.
Это можно сделать своими руками при помощи воды или крахмала. Так называемый «хэндгам», придуманный еще 1976 году, популярен и сегодня, особенно после выхода на экраны фильма об охотниках за привидениями.
Так называемый «хэндгам», придуманный еще 1976 году, популярен и сегодня, особенно после выхода на экраны фильма об охотниках за привидениями.

 Когда вы достаете его из емкости, он не должен рваться либо расслаиваться, а быть единой субстанцией.
Когда вы достаете его из емкости, он не должен рваться либо расслаиваться, а быть единой субстанцией. Чтобы за этот срок он не потерял своих свойств, позаботьтесь о плотно закрывающемся контейнере для него. Так он не будет быстро пачкаться и высыхать. Лучше хранить игрушку в прохладном месте. И, конечно, заранее позаботиться о материалах для изготовления новых лизунов, когда старый придет в негодность.
Чтобы за этот срок он не потерял своих свойств, позаботьтесь о плотно закрывающемся контейнере для него. Так он не будет быстро пачкаться и высыхать. Лучше хранить игрушку в прохладном месте. И, конечно, заранее позаботиться о материалах для изготовления новых лизунов, когда старый придет в негодность.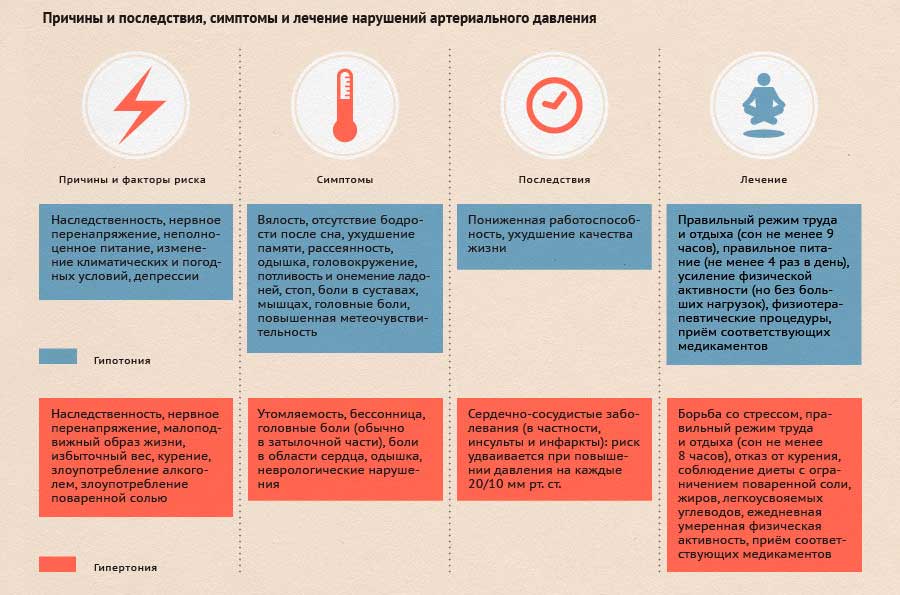 Чаще всего это не повод для беспокойства.
Чаще всего это не повод для беспокойства.

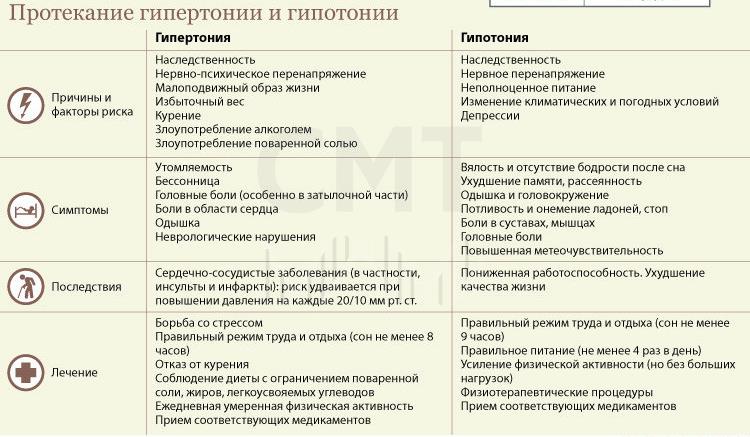 В первую очередь этот совет касается пожилых людей.
В первую очередь этот совет касается пожилых людей. Можно даже определить, переносили ли вы в прошлом инфаркт, или нет.
Можно даже определить, переносили ли вы в прошлом инфаркт, или нет. рт.ст., и нижнюю – 90/60 мм.рт.ст. Превышение этих показателей называется гипертензией. Если давление ниже указанного диапазона, такое состояние считается гипотензией или гипотонией.
рт.ст., и нижнюю – 90/60 мм.рт.ст. Превышение этих показателей называется гипертензией. Если давление ниже указанного диапазона, такое состояние считается гипотензией или гипотонией.
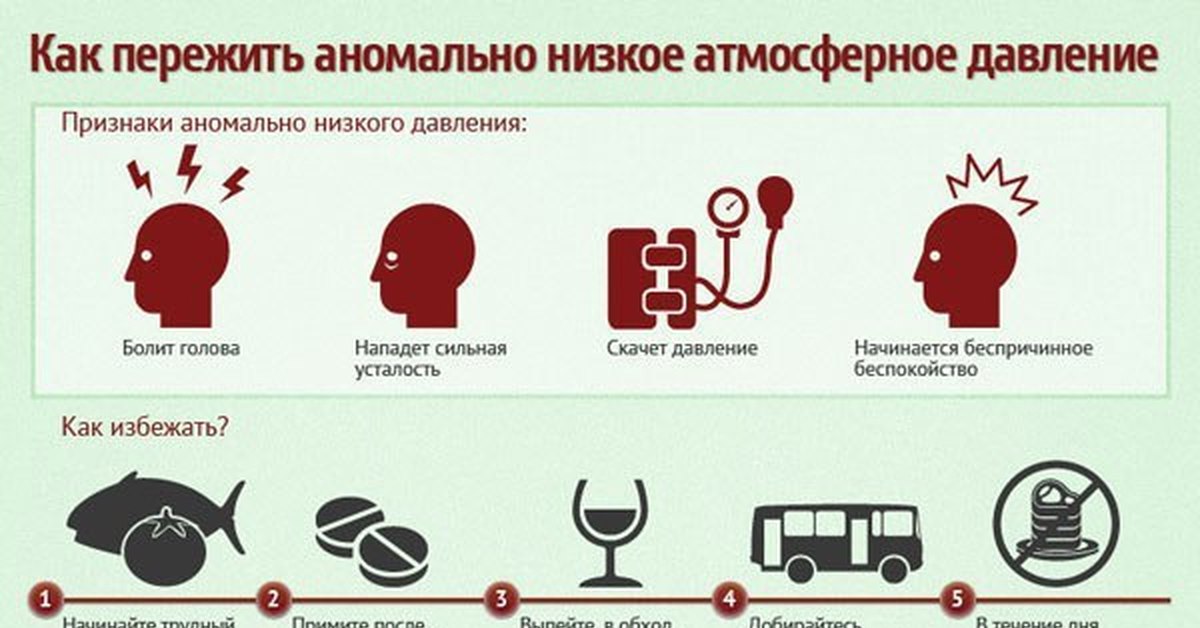

 Особенно опасна гипотония для пожилых людей. Снижение давления означает недостаточное поступление кислорода и питательных веществ к головному мозгу. На фоне атеросклероза это может спровоцировать ишемический инсульт. Помимо этого, при гипотонии быстро прогрессируют такие болезни, как стенокардия и атерокардиосклероз.
Особенно опасна гипотония для пожилых людей. Снижение давления означает недостаточное поступление кислорода и питательных веществ к головному мозгу. На фоне атеросклероза это может спровоцировать ишемический инсульт. Помимо этого, при гипотонии быстро прогрессируют такие болезни, как стенокардия и атерокардиосклероз.
 В этом случае актуальны любые методы, способствующие расслаблению: плавание или массаж, длительные прогулки. Можно дополнить свое меню кофеиносодержащими напитками, а в пищу добавить корицу, гвоздику или другие пряности. Если все это не помогает, стоит обратиться за консультацией к доктору. Возможно, потребуется прием лекарств.
В этом случае актуальны любые методы, способствующие расслаблению: плавание или массаж, длительные прогулки. Можно дополнить свое меню кофеиносодержащими напитками, а в пищу добавить корицу, гвоздику или другие пряности. Если все это не помогает, стоит обратиться за консультацией к доктору. Возможно, потребуется прием лекарств.
 Большое количество людей молодого возраста являются гипотониками. Цифры кровяного давления у них постоянно в пределах 90-100\\60 мм. рт. ст. При этом человек хорошо себя чувствует, работоспособность его не нарушается. Иногда у здорового человека возникает гипотоническое состояние в результате стресса, неблагоприятных метеоусловий. Если же пониженное давление сочетается с головной болью, слабостью, головокружением, сонливостью, тошнотой – нужно принимать меры.
Большое количество людей молодого возраста являются гипотониками. Цифры кровяного давления у них постоянно в пределах 90-100\\60 мм. рт. ст. При этом человек хорошо себя чувствует, работоспособность его не нарушается. Иногда у здорового человека возникает гипотоническое состояние в результате стресса, неблагоприятных метеоусловий. Если же пониженное давление сочетается с головной болью, слабостью, головокружением, сонливостью, тошнотой – нужно принимать меры.

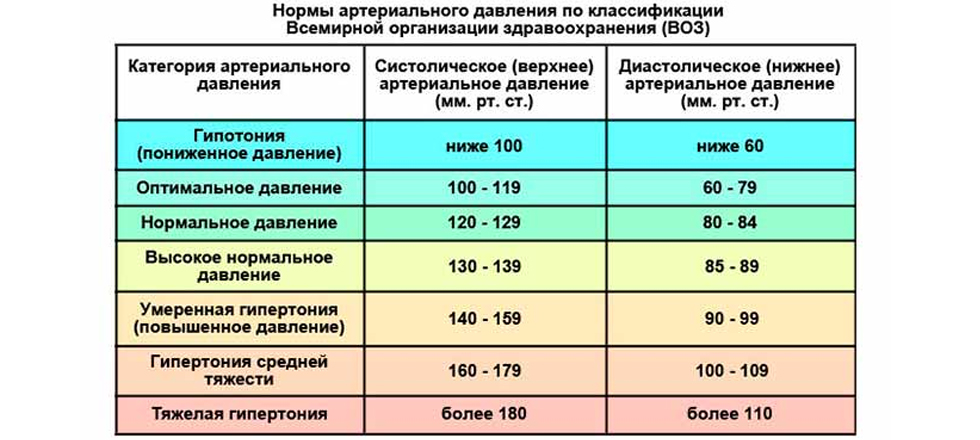 Отличным тонизирующим напитком является зеленый чай.
Отличным тонизирующим напитком является зеленый чай. Возьмите столовую ложку растительного сырья и залейте 100 мл. спирта, настаивайте 10 -14 дней, процедите. Принимайте по 25 капель 3 раза в день. Курс лечения продолжайте в течение двух недель.
Возьмите столовую ложку растительного сырья и залейте 100 мл. спирта, настаивайте 10 -14 дней, процедите. Принимайте по 25 капель 3 раза в день. Курс лечения продолжайте в течение двух недель.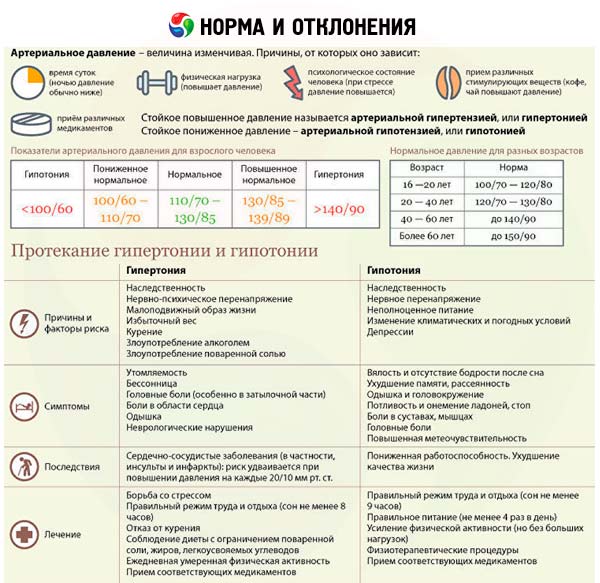 Не увлекайтесь подобными стимуляторами
Не увлекайтесь подобными стимуляторами В отличии от повышенного артериального давления, гипотония не наносит существенного вреда сердечно-сосудистой системе.
В отличии от повышенного артериального давления, гипотония не наносит существенного вреда сердечно-сосудистой системе.
 В результате давление резко падает и уменьшается количество крови, поступающей в головной мозг.
В результате давление резко падает и уменьшается количество крови, поступающей в головной мозг.
 Однако бывают случаи, когда эти показатели значительно или незначительно повышаются.
Однако бывают случаи, когда эти показатели значительно или незначительно повышаются.
 Однако следует заметить, что значительные отклонения от нормы бывают крайне редко, и поэтому все опасения женщины, как правило, беспочвенны. После родов билирубин матери быстро приходит в норму, и при этом небольшое его повышение никак не сказывается на внутриутробном развитии малыша.
Однако следует заметить, что значительные отклонения от нормы бывают крайне редко, и поэтому все опасения женщины, как правило, беспочвенны. После родов билирубин матери быстро приходит в норму, и при этом небольшое его повышение никак не сказывается на внутриутробном развитии малыша. Происходит подобное из-за чрезмерного давления на печень и затруднённый при этом отток желчи (но это не критично). Как бы то ни было, но билирубин без труда перерабатывается печенью и выводится наружу по желчевыводящим путям. При затруднённом выводе этих веществ (в редких случаях) и возникает небольшое накопление пигмента в организме.
Происходит подобное из-за чрезмерного давления на печень и затруднённый при этом отток желчи (но это не критично). Как бы то ни было, но билирубин без труда перерабатывается печенью и выводится наружу по желчевыводящим путям. При затруднённом выводе этих веществ (в редких случаях) и возникает небольшое накопление пигмента в организме.
 Что же это: злой рок или наши собственные ошибки в образе жизни и режиме питания?
Что же это: злой рок или наши собственные ошибки в образе жизни и режиме питания? Такое явление называют гемолитической желтухой.
Такое явление называют гемолитической желтухой.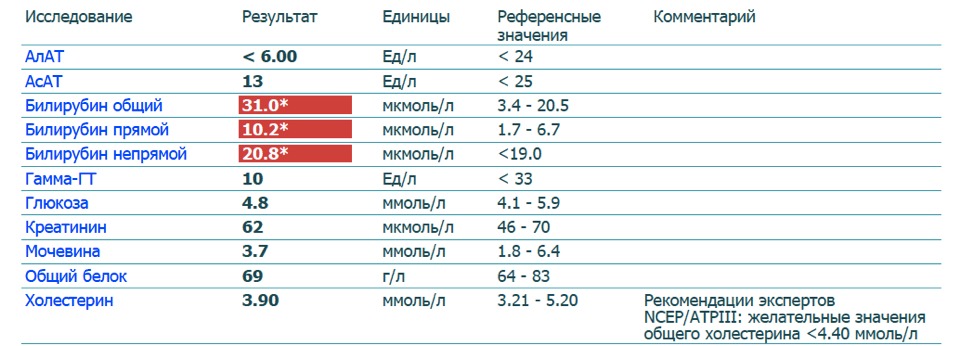 Вследствие анатомического перегиба или сужения желчевыводящего протока скорость удаления желчи из желчного пузыря снижается. Такое явление называется дискинезией желчевыводящих путей.
Вследствие анатомического перегиба или сужения желчевыводящего протока скорость удаления желчи из желчного пузыря снижается. Такое явление называется дискинезией желчевыводящих путей.  Но если, всё же, произошли какие-либо нарушения в работе печени или в контроле за этими процессами со стороны спинного мозга (вследствие остеохондроза), необходимо незамедлительно провести коррекцию и лечение, восстановить пищеварение. А лучше всего соблюдать правила здорового питания и, не дожидаясь появления болезней, осуществлять их своевременную профилактику.
Но если, всё же, произошли какие-либо нарушения в работе печени или в контроле за этими процессами со стороны спинного мозга (вследствие остеохондроза), необходимо незамедлительно провести коррекцию и лечение, восстановить пищеварение. А лучше всего соблюдать правила здорового питания и, не дожидаясь появления болезней, осуществлять их своевременную профилактику.
 Признаками такого состояния могут также стать следующие заболевания: цирроз или рак печени, медикаментозный гепатит, вирусный гепатит, алкогольный гепатит и прочие. В период заболевания показатель концентрации билирубина возрастает, что, в свою очередь, проявляется в виде желтухи и таких симптомов, как: частая утомляемость, темный цвет мочи, тошнота в сопровождении горькой отрыжки, повышение температуры тела, в зоне подреберья с правой стороны ощущается дискомфорт.
Признаками такого состояния могут также стать следующие заболевания: цирроз или рак печени, медикаментозный гепатит, вирусный гепатит, алкогольный гепатит и прочие. В период заболевания показатель концентрации билирубина возрастает, что, в свою очередь, проявляется в виде желтухи и таких симптомов, как: частая утомляемость, темный цвет мочи, тошнота в сопровождении горькой отрыжки, повышение температуры тела, в зоне подреберья с правой стороны ощущается дискомфорт. Такое отклонение от нормы наблюдается при желчнокаменной болезни, раке поджелудочной железы и заболевании желчного пузыря. При этом повышается показатель прямого билирубина, способствующего возникновению желтухи, которая проявляется следующей симптоматикой: печеночными коликами, рвотой, отрыжкой, цветом мочи значительно темнее обычного, болевыми ощущениями в подреберье справа, кожным зудом, отсутствием аппетита.
Такое отклонение от нормы наблюдается при желчнокаменной болезни, раке поджелудочной железы и заболевании желчного пузыря. При этом повышается показатель прямого билирубина, способствующего возникновению желтухи, которая проявляется следующей симптоматикой: печеночными коликами, рвотой, отрыжкой, цветом мочи значительно темнее обычного, болевыми ощущениями в подреберье справа, кожным зудом, отсутствием аппетита. Однако, в период последнего триместра беременности, его уровень может повыситься вследствие нарушенного оттока желчи. В этом случае следует принять необходимые меры для предотвращения развития таких заболеваний, как гемолитическая анемия, вирусный гепатит, холецистит.
Однако, в период последнего триместра беременности, его уровень может повыситься вследствие нарушенного оттока желчи. В этом случае следует принять необходимые меры для предотвращения развития таких заболеваний, как гемолитическая анемия, вирусный гепатит, холецистит. Также в народе этот термин часто употребляется как синоним вирусного гепатита. Давайте попробуем разобраться, что же это такое.
Также в народе этот термин часто употребляется как синоним вирусного гепатита. Давайте попробуем разобраться, что же это такое. Диагноз ставит только врач.
Диагноз ставит только врач.
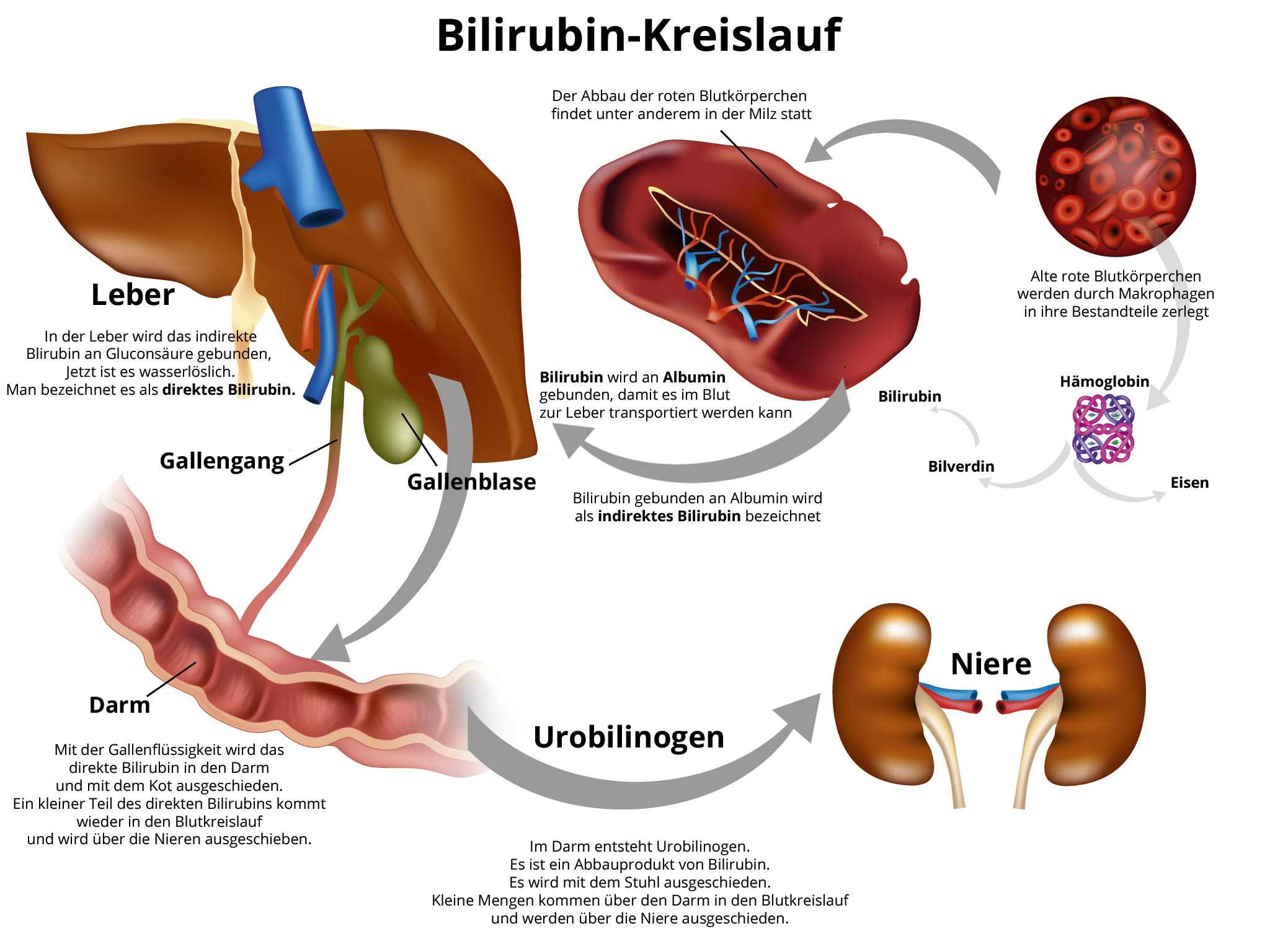 Каждый из видов билирубина имеет свои нормы содержания в крови, их сумма – это общий уровень. Пониженный уровень билирубина встречается крайне редко и может быть вызван, например, приемом больших доз аскорбиновой кислоты, ишемической болезнью сердца или вынашиванием ребенка во время беременности. Любое повышение свидетельствует о каких-либо нарушениях, а значительное превышение (порой в сотни раз) – о серьёзном заболевании. Стойкое и длительное превышение уровня билирубина (гипербилирубинемия) – опасное для человека состояние. Острая и постоянная интоксикация клеток и тканей вызывает поражения дыхательной, центральной нервной системы, в том числе тканей головного мозга. Выявляются вялость, депрессивное состояние, шум и головные боли, вплоть до нарушений речи, памяти и коматозного состояния.
Каждый из видов билирубина имеет свои нормы содержания в крови, их сумма – это общий уровень. Пониженный уровень билирубина встречается крайне редко и может быть вызван, например, приемом больших доз аскорбиновой кислоты, ишемической болезнью сердца или вынашиванием ребенка во время беременности. Любое повышение свидетельствует о каких-либо нарушениях, а значительное превышение (порой в сотни раз) – о серьёзном заболевании. Стойкое и длительное превышение уровня билирубина (гипербилирубинемия) – опасное для человека состояние. Острая и постоянная интоксикация клеток и тканей вызывает поражения дыхательной, центральной нервной системы, в том числе тканей головного мозга. Выявляются вялость, депрессивное состояние, шум и головные боли, вплоть до нарушений речи, памяти и коматозного состояния. 
 Это не значит, что любая несовместимость обязательно вызовет повышение уровня билирубина, желтуху и интоксикацию ребенка (необходима сумма сопутствующих факторов), но такое состояние требует медицинского вмешательства и специфической терапии во избежание развития осложнений и для предупреждения накопления билирубина.
Это не значит, что любая несовместимость обязательно вызовет повышение уровня билирубина, желтуху и интоксикацию ребенка (необходима сумма сопутствующих факторов), но такое состояние требует медицинского вмешательства и специфической терапии во избежание развития осложнений и для предупреждения накопления билирубина.  Часто наблюдается апатия, упадок сил, головокружение, повышение температуры тела (при гепатитах).
Часто наблюдается апатия, упадок сил, головокружение, повышение температуры тела (при гепатитах).  Назначается постельный режим, медикаментозное, часто длительное лечение, специальные процедуры, способствующее восстановлению метаболизма билирубина и исчезновению симптома. Кроме того, всем «желтушным» пациентам показано дробное диетическое питание с ограничением жиров и достаточным количеством углеводов, дополнительный прием витаминов, иногда – минеральных вод и желчегонных препаратов. При раннем выявлении заболеваний, вызвавших желтуху, соблюдение специального режима во время и после полного курса лечения способствует восстановлению функций обмена билирубина и полному выздоровлению.
Назначается постельный режим, медикаментозное, часто длительное лечение, специальные процедуры, способствующее восстановлению метаболизма билирубина и исчезновению симптома. Кроме того, всем «желтушным» пациентам показано дробное диетическое питание с ограничением жиров и достаточным количеством углеводов, дополнительный прием витаминов, иногда – минеральных вод и желчегонных препаратов. При раннем выявлении заболеваний, вызвавших желтуху, соблюдение специального режима во время и после полного курса лечения способствует восстановлению функций обмена билирубина и полному выздоровлению. Б. Щербинина
Б. Щербинина В препарат входит парацетамол, доза которого суммарно составила 4 г/сут.
В препарат входит парацетамол, доза которого суммарно составила 4 г/сут.
 Периодически назначались курсы гормонотерапии. Ухудшение самочувствия отмечает после сильного стресса. Гипербилирубинемия за счет непрямого билирубина не поддалась достаточной коррекции кортикостероидами.
Периодически назначались курсы гормонотерапии. Ухудшение самочувствия отмечает после сильного стресса. Гипербилирубинемия за счет непрямого билирубина не поддалась достаточной коррекции кортикостероидами. Заключение: гепатоспленомегалия с начальными признаками портальной гипертензии, хронического холецистита.
Заключение: гепатоспленомегалия с начальными признаками портальной гипертензии, хронического холецистита. ИМТ 19,6 кг/м2. Кожные покровы – субиктеричны, склеры и слизистая оболочка полости рта – иктеричны.
ИМТ 19,6 кг/м2. Кожные покровы – субиктеричны, склеры и слизистая оболочка полости рта – иктеричны.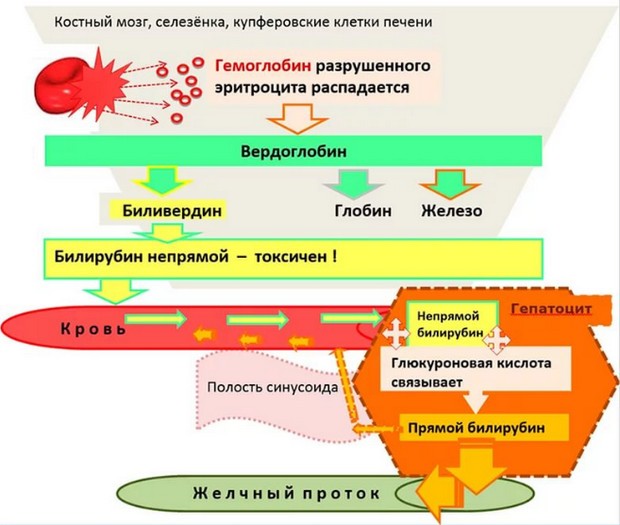 При этом были получены отрицательные результаты по всем маркерам в первых 3 случаях и характерные изменения для болезни Вильсона-Коновалова в 4-м – церулоплазмин крови 146 мг/л (норма 281-334 мг/л), суточная экскреция меди с мочой 382 мкг/сут (норма менее 50 мкг/сут). Исследования, касающиеся гемолитической анемии, подтвердили этот диагноз в 3-м случае.
При этом были получены отрицательные результаты по всем маркерам в первых 3 случаях и характерные изменения для болезни Вильсона-Коновалова в 4-м – церулоплазмин крови 146 мг/л (норма 281-334 мг/л), суточная экскреция меди с мочой 382 мкг/сут (норма менее 50 мкг/сут). Исследования, касающиеся гемолитической анемии, подтвердили этот диагноз в 3-м случае. Это каждый десятый житель Земного шара. По некоторым данным, количество гетерозиготных носителей может достигать 40%. Установлена высокая частота обнаружения СЖ среди населения стран Африки (до 36%), Германии (11%), Шотландии (10-13%), Испании (9%), низкая – среди азиатов (около 3%).
Это каждый десятый житель Земного шара. По некоторым данным, количество гетерозиготных носителей может достигать 40%. Установлена высокая частота обнаружения СЖ среди населения стран Африки (до 36%), Германии (11%), Шотландии (10-13%), Испании (9%), низкая – среди азиатов (около 3%). Особое внимание следует уделить выявлению окрашивания стоп, ладоней, носогубного треугольника, подмышечных впадин.
Особое внимание следует уделить выявлению окрашивания стоп, ладоней, носогубного треугольника, подмышечных впадин. Увеличение содержания гемоглобина в крови связывают с его избыточным синтезом при повышенном уровне билирубина в крови и тканях. Вопрос о наличии скрытого гемолиза при СЖ (ретикулоцитоз, снижение осмотической стойкости эритроцитов) является темой многолетнего обсуждения.
Увеличение содержания гемоглобина в крови связывают с его избыточным синтезом при повышенном уровне билирубина в крови и тканях. Вопрос о наличии скрытого гемолиза при СЖ (ретикулоцитоз, снижение осмотической стойкости эритроцитов) является темой многолетнего обсуждения. Прямой билирубин образуется в печени после связывания с глюкуроновой кислотой, поэтому его также называют связанным или конъюгированным. Ключевым в этом процессе является фермент уридиндифосфатглюкуронилтрансфераза (УДФГТ). В условиях недостатка УДФГТ непрямой билирубин не может быть связан в печени, что приводит к его повышению в крови и развитию желтухи.
Прямой билирубин образуется в печени после связывания с глюкуроновой кислотой, поэтому его также называют связанным или конъюгированным. Ключевым в этом процессе является фермент уридиндифосфатглюкуронилтрансфераза (УДФГТ). В условиях недостатка УДФГТ непрямой билирубин не может быть связан в печени, что приводит к его повышению в крови и развитию желтухи.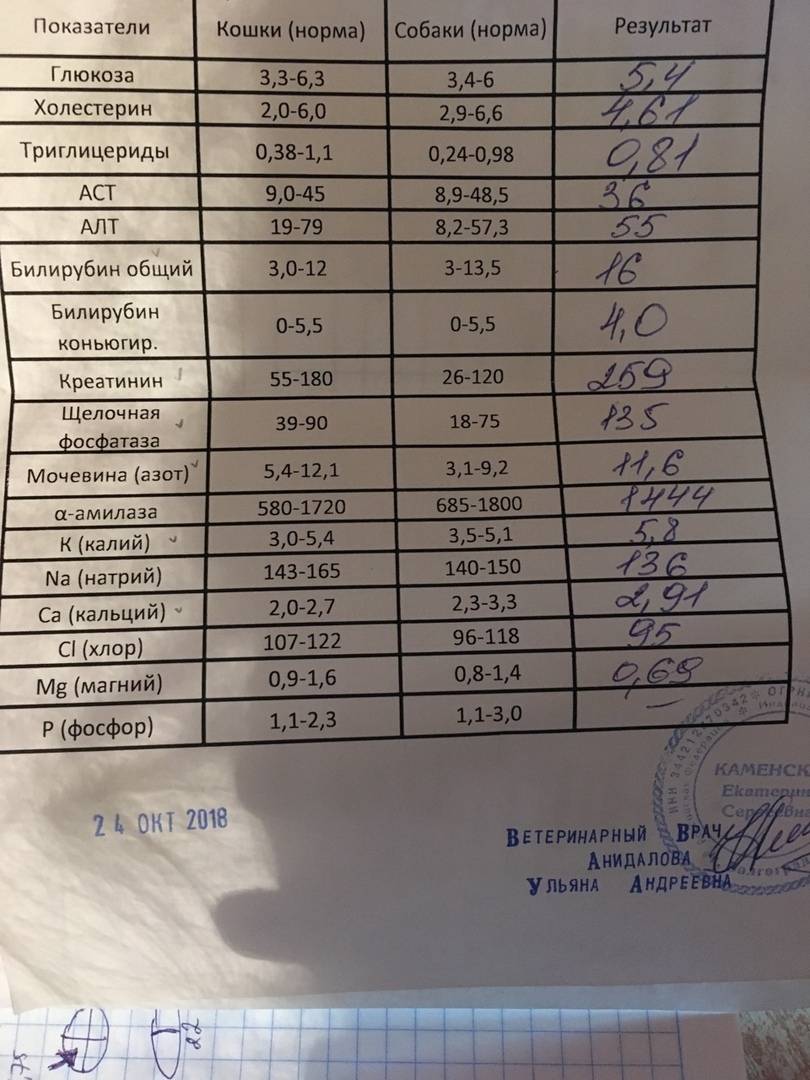
 Если один из родителей – носитель, а другой здоров, то 50% детей будут являться носителями, а 50% будут здоровы. Если оба родителя являются носителями этого синдрома, то вероятность рождения больных детей будет составлять 25%, носителями будут 50%, а остальные 25% окажутся здоровыми.
Если один из родителей – носитель, а другой здоров, то 50% детей будут являться носителями, а 50% будут здоровы. Если оба родителя являются носителями этого синдрома, то вероятность рождения больных детей будет составлять 25%, носителями будут 50%, а остальные 25% окажутся здоровыми.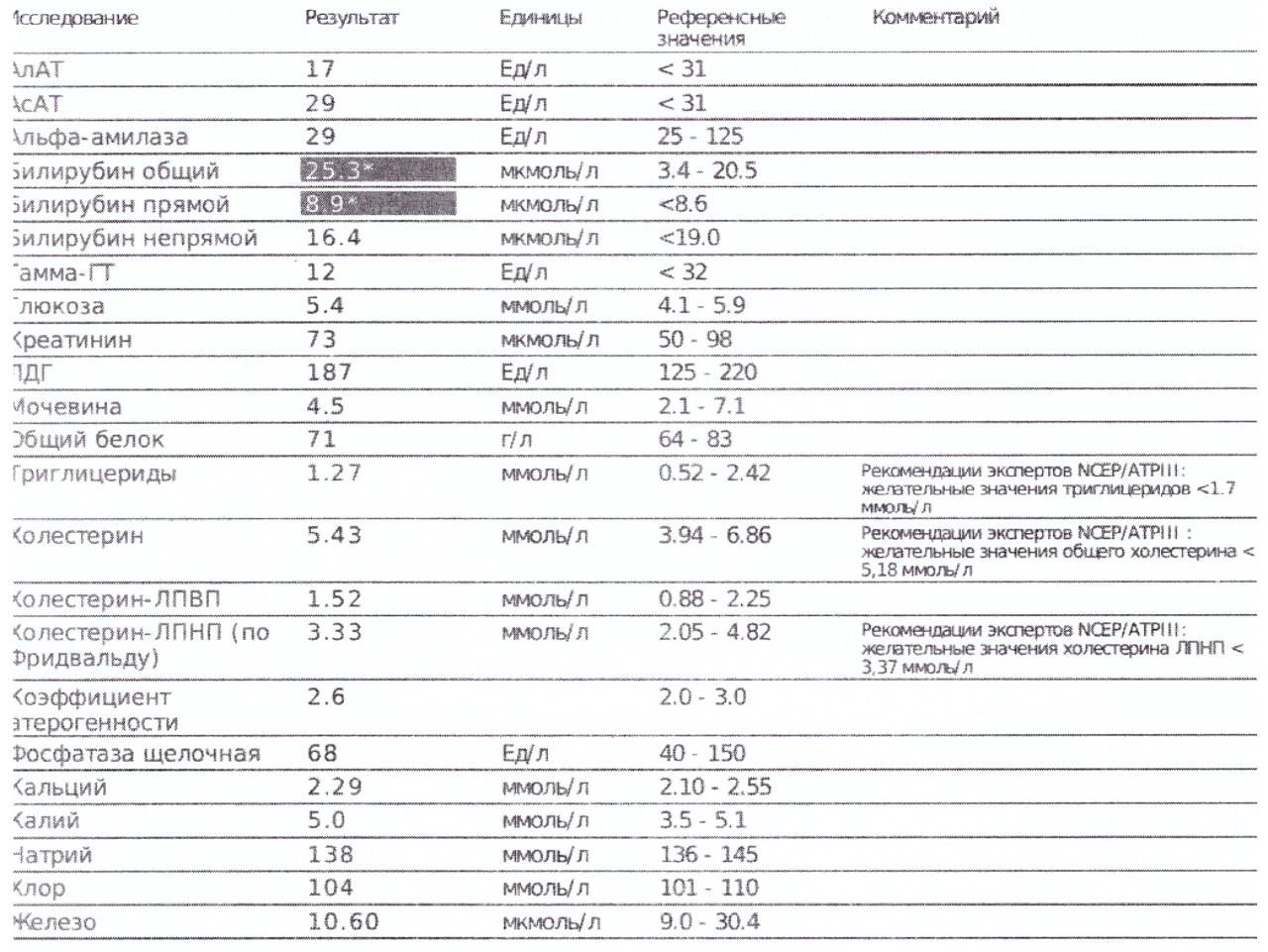
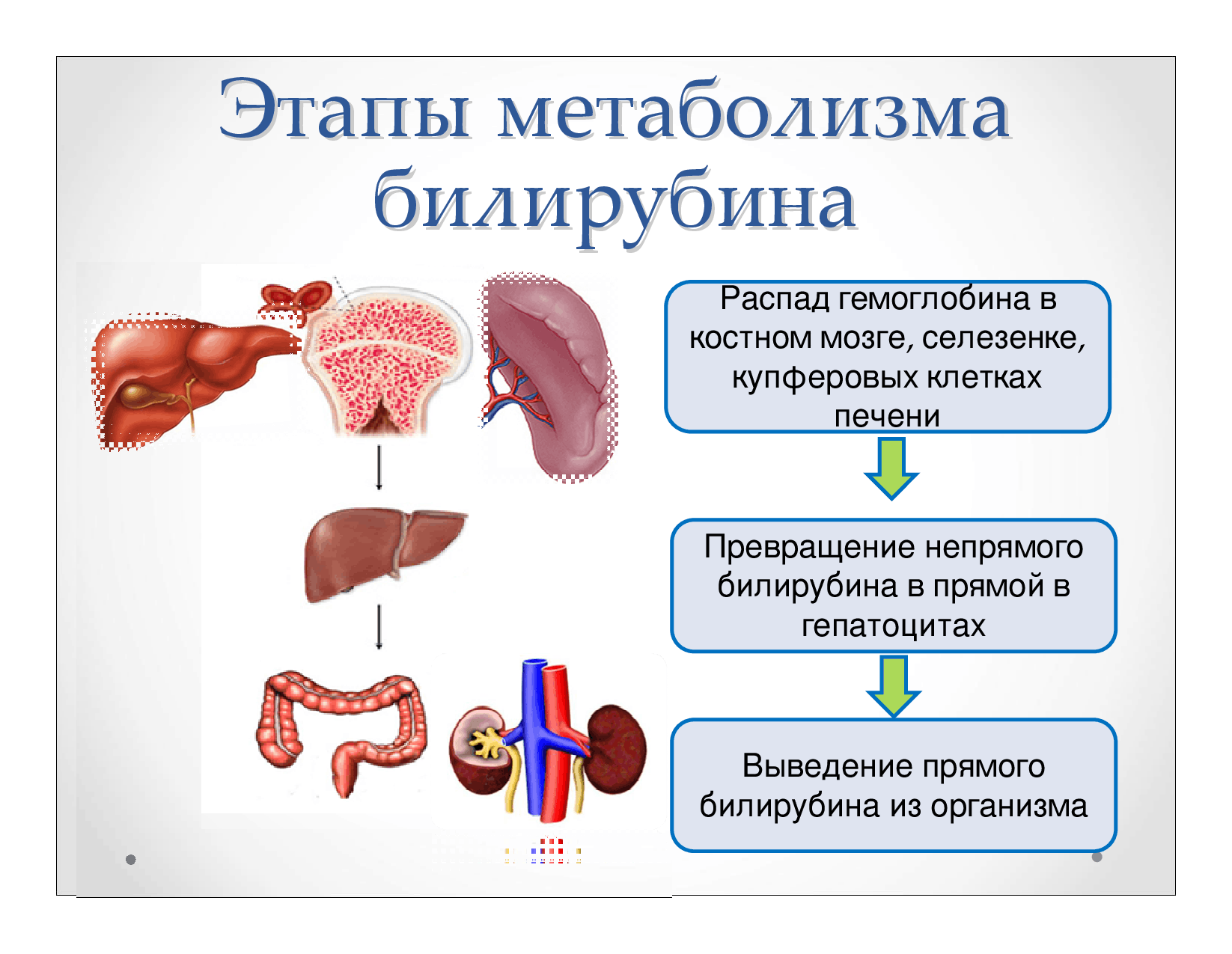 Установлено, что СЖ вносит существенный вклад в развитие желчнокаменной болезни (ЖКБ). В частности, исследование 2009 г., в ходе которого 198 пациентов с ЖКБ и 152 человека без таковой были обследованы генетически на СЖ с разделением (ТА)6/(ТА)6 – гомозиготы без патологии; (ТА)6/(ТА)7 – гетерозиготы по СЖ; (ТА)7/(ТА)7 – гомозиготы по СЖ. В первой группе оказалось (ТА)6/(ТА)6 – 30,0%, (ТА)6/(ТА)7 – 46,5%, (ТА)7/(ТА)7 – 23,3%, во второй (ТА)6/(ТА)6 – 48,5%, (ТА)6/(ТА)7 – 33,5%, (ТА)7/(ТА)7 – 17,8%. Таким образом, среди тех, кто имеет СЖ, с высокой достоверностью (р=0,01) чаще встречается ЖКБ (Tsezou A., Tzetis M., Giannatou E., 2009). В 2010 г. был опубликован метаанализ, в который были включены 2816 пациентов с ЖКБ и 1617 человек без нее (Buch S., Schafmayer C., Volzke H. et al., 2010). Выяснилось, что больные с СЖ имеют высокий риск ЖКБ (р=0,018). При этом риск ЖКБ у мужчин увеличивается на 21,2% (р=0,046).
Установлено, что СЖ вносит существенный вклад в развитие желчнокаменной болезни (ЖКБ). В частности, исследование 2009 г., в ходе которого 198 пациентов с ЖКБ и 152 человека без таковой были обследованы генетически на СЖ с разделением (ТА)6/(ТА)6 – гомозиготы без патологии; (ТА)6/(ТА)7 – гетерозиготы по СЖ; (ТА)7/(ТА)7 – гомозиготы по СЖ. В первой группе оказалось (ТА)6/(ТА)6 – 30,0%, (ТА)6/(ТА)7 – 46,5%, (ТА)7/(ТА)7 – 23,3%, во второй (ТА)6/(ТА)6 – 48,5%, (ТА)6/(ТА)7 – 33,5%, (ТА)7/(ТА)7 – 17,8%. Таким образом, среди тех, кто имеет СЖ, с высокой достоверностью (р=0,01) чаще встречается ЖКБ (Tsezou A., Tzetis M., Giannatou E., 2009). В 2010 г. был опубликован метаанализ, в который были включены 2816 пациентов с ЖКБ и 1617 человек без нее (Buch S., Schafmayer C., Volzke H. et al., 2010). Выяснилось, что больные с СЖ имеют высокий риск ЖКБ (р=0,018). При этом риск ЖКБ у мужчин увеличивается на 21,2% (р=0,046). В литературе появились публикации о более редкой встречаемости среди пациентов с СЖ колоректального рака и болезни Крона.
В литературе появились публикации о более редкой встречаемости среди пациентов с СЖ колоректального рака и болезни Крона.
 Действие фенобарбитала основано на ферментативной индукции и активации фермента УДФГТ. К манифестации СЖ, вероятно, привел сильный стресс, который испытал больной.
Действие фенобарбитала основано на ферментативной индукции и активации фермента УДФГТ. К манифестации СЖ, вероятно, привел сильный стресс, который испытал больной.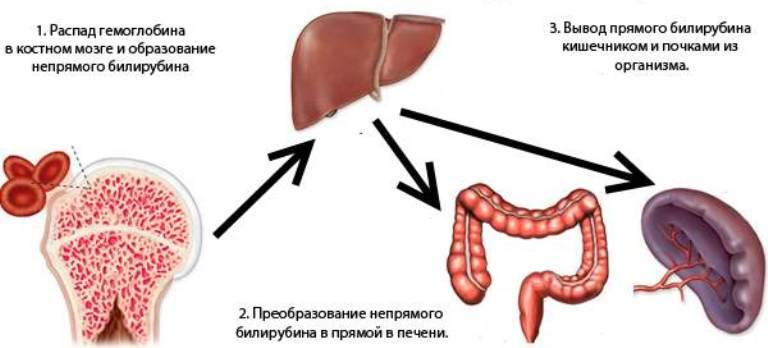 В случаях, представленных нами, для постановки диагноза были использованы известные клинические и лабораторные критерии. Современный этап развития медицины, сделавший возможным объективное подтверждение диагноза СЖ генетическими методами, ставит его диагностику на новую ступень. Из приведенных выше примеров видно, что даже у фенотипически (внешне) здоровых родителей может родиться ребенок с СЖ. Поэтому, если в родословной человека имеются случаи данного заболевания, рекомендуется пройти генетическое обследование на предмет мутации генов, отвечающих за развитие СЖ. По результатам анализов врач-генетик может определить, является ли человек носителем и как будет проходить наследование синдрома.
В случаях, представленных нами, для постановки диагноза были использованы известные клинические и лабораторные критерии. Современный этап развития медицины, сделавший возможным объективное подтверждение диагноза СЖ генетическими методами, ставит его диагностику на новую ступень. Из приведенных выше примеров видно, что даже у фенотипически (внешне) здоровых родителей может родиться ребенок с СЖ. Поэтому, если в родословной человека имеются случаи данного заболевания, рекомендуется пройти генетическое обследование на предмет мутации генов, отвечающих за развитие СЖ. По результатам анализов врач-генетик может определить, является ли человек носителем и как будет проходить наследование синдрома.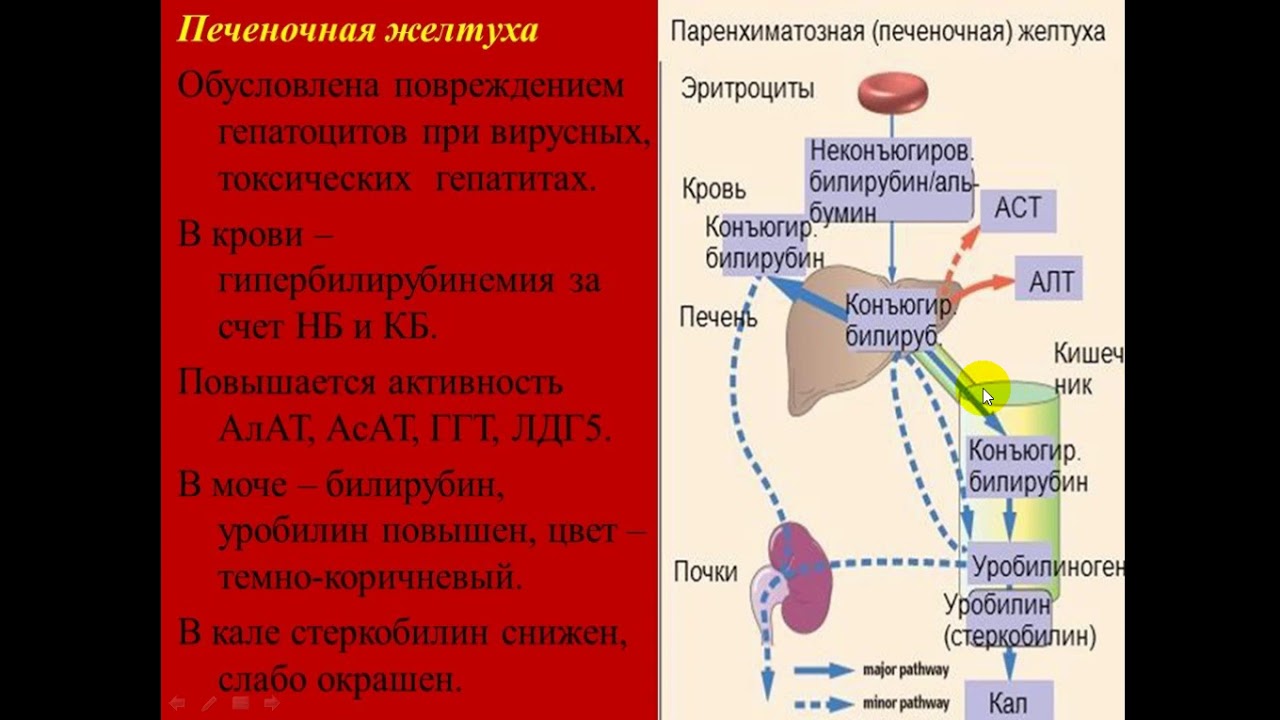
 К индукторам ферментов монооксидазной системы гепатоцитов, кроме фенобарбитала, относят флумецинол, назначаемый в дозе 0,4-0,6 г (4-6 кап) 1 раз в неделю или по 0,1 г 3 раза в день в течение 2-4 нед (в Украине не зарегистрирован). Под влиянием этих препаратов снижается уровень билирубина в крови, исчезают диспепсические явления, но в процессе лечения возникают вялость, сонливость, атаксия. В таких случаях эти лекарственные средства назначают в минимальных дозах перед сном, что позволяет принимать их длительное время.
К индукторам ферментов монооксидазной системы гепатоцитов, кроме фенобарбитала, относят флумецинол, назначаемый в дозе 0,4-0,6 г (4-6 кап) 1 раз в неделю или по 0,1 г 3 раза в день в течение 2-4 нед (в Украине не зарегистрирован). Под влиянием этих препаратов снижается уровень билирубина в крови, исчезают диспепсические явления, но в процессе лечения возникают вялость, сонливость, атаксия. В таких случаях эти лекарственные средства назначают в минимальных дозах перед сном, что позволяет принимать их длительное время. Это наглядно подтверждается тремя из приведенных клинических случаев. В этой связи пациентам с СЖ в индивидуальном порядке назначаются гепатопротекторы – препараты урсодезоксихолевой кислоты (УДХК), фосфолипиды, силибинин, экстракт плодов расторопши пятнистой, экстракт листьев артишока, а также витаминотерапия, особенно витамины группы В.
Это наглядно подтверждается тремя из приведенных клинических случаев. В этой связи пациентам с СЖ в индивидуальном порядке назначаются гепатопротекторы – препараты урсодезоксихолевой кислоты (УДХК), фосфолипиды, силибинин, экстракт плодов расторопши пятнистой, экстракт листьев артишока, а также витаминотерапия, особенно витамины группы В. Это актуальный момент, учитывая, что пациенты с СЖ имеют склонность к психосоматическим расстройствам.
Это актуальный момент, учитывая, что пациенты с СЖ имеют склонность к психосоматическим расстройствам. …
… Наявність вторинних бактеріальних ускладнень, коморбідної онко- та гематологічної патології, хронічного захворювання кишечнику, супутнього імунодефіцитного стану внаслідок інфікування вірусом імунодефіциту людини, проведення хіміопроменевої / тривалої кортикостероїдної терапії також вважаються підставами для обґрунтованого застосування антибіотиків….
Наявність вторинних бактеріальних ускладнень, коморбідної онко- та гематологічної патології, хронічного захворювання кишечнику, супутнього імунодефіцитного стану внаслідок інфікування вірусом імунодефіциту людини, проведення хіміопроменевої / тривалої кортикостероїдної терапії також вважаються підставами для обґрунтованого застосування антибіотиків…. Водночас слід розуміти, що антибіотики – важливий компонент у лікуванні багатьох захворювань, але він може зумовлювати тяжкі побічні ефекти [3-6]….
Водночас слід розуміти, що антибіотики – важливий компонент у лікуванні багатьох захворювань, але він може зумовлювати тяжкі побічні ефекти [3-6]…. Особливо небезпечним COVID‑19 є для тих категорій пацієнтів, які мають хронічні соматичні захворювання; саме вони закономірно потребують пріоритетної уваги фахівців на етапі реабілітації. Про практичні аспекти ведення пацієнтів із хронічними захворюваннями печінки (ХЗП), які перенесли COVID‑19, під час IX Всеукраїнського конгресу «Профілактика. Антиейджинг. Україна» (3-5 березня) докладно розповів професор кафедри клінічної фармакології та клінічної фармації Національного медичного університету ім. О. О. Богомольця (м. Київ), доктор медичних наук, професор Леонід Леонідович Пінський….
Особливо небезпечним COVID‑19 є для тих категорій пацієнтів, які мають хронічні соматичні захворювання; саме вони закономірно потребують пріоритетної уваги фахівців на етапі реабілітації. Про практичні аспекти ведення пацієнтів із хронічними захворюваннями печінки (ХЗП), які перенесли COVID‑19, під час IX Всеукраїнського конгресу «Профілактика. Антиейджинг. Україна» (3-5 березня) докладно розповів професор кафедри клінічної фармакології та клінічної фармації Національного медичного університету ім. О. О. Богомольця (м. Київ), доктор медичних наук, професор Леонід Леонідович Пінський….
 07.2011
07.2011 Членам Вашей семьи и Вашим близким показана прививка от гепатита В.
Членам Вашей семьи и Вашим близким показана прививка от гепатита В. А насколько опасно это состояние или не опасно, вы сами можете решить после следующей информации: у вируса имеется только одна функция и задача — репликация (т.е. размножение) и все, поэтому, если с ним ничего не делать, он будет размножаться до того времени, пока не погибнет печень. Исход любого гепатита, их только 2: Цирроз или Рак печени, вопрос только остается в том, когда он образуется — через год или через 50-100 лет, это зависит от самого пациента, если он все оставляет на самотек, то быстрее, если займется своим здоровьем, то можно излечиться полностью (т.е. уничтожить и вывести вирус полностью из организма), успешность лечения составляет до 91% случаев (зависит от многих факторов — желания самого пациента лечиться, вида и типа вируса, количества вируса в крови, сопутствующей патологии и т.д. — решается индивидуально в каждом случае). Факторы, которые ускоряют размножение вируса, т.е. и в свою очередь развития цирроза и рака печени, следующие: алкоголь, курение, парилка в бане, загорание на солнце, частые простудные заболевания, тяжелые физические нагрузки и т.п. Что делать Вам, Мария, сложно что-то сказать, т.к. проблема не у вас, а у вашего мужа, и если он ничего не захочет, вы ничего не сможете сделать — успех в 50% излечения любого заболевания, включая и гепатит С, уже в том случае, если муж сам поймет и захочет лечиться, и остальные 50% успеха ему поможет врач. P.S. Многие прикрываются, для того чтобы не лечиться, фразами типа: Меня же ничего не беспокоит! У меня ничего не болит! И т.п. — помните, что гепатит С называют «Ласковый Убийца» , и это так, потому что он себя никак не проявляет до поры, а когда пациент его начинает ощущать, то это уже период развития цирроза или рака печени.
А насколько опасно это состояние или не опасно, вы сами можете решить после следующей информации: у вируса имеется только одна функция и задача — репликация (т.е. размножение) и все, поэтому, если с ним ничего не делать, он будет размножаться до того времени, пока не погибнет печень. Исход любого гепатита, их только 2: Цирроз или Рак печени, вопрос только остается в том, когда он образуется — через год или через 50-100 лет, это зависит от самого пациента, если он все оставляет на самотек, то быстрее, если займется своим здоровьем, то можно излечиться полностью (т.е. уничтожить и вывести вирус полностью из организма), успешность лечения составляет до 91% случаев (зависит от многих факторов — желания самого пациента лечиться, вида и типа вируса, количества вируса в крови, сопутствующей патологии и т.д. — решается индивидуально в каждом случае). Факторы, которые ускоряют размножение вируса, т.е. и в свою очередь развития цирроза и рака печени, следующие: алкоголь, курение, парилка в бане, загорание на солнце, частые простудные заболевания, тяжелые физические нагрузки и т.п. Что делать Вам, Мария, сложно что-то сказать, т.к. проблема не у вас, а у вашего мужа, и если он ничего не захочет, вы ничего не сможете сделать — успех в 50% излечения любого заболевания, включая и гепатит С, уже в том случае, если муж сам поймет и захочет лечиться, и остальные 50% успеха ему поможет врач. P.S. Многие прикрываются, для того чтобы не лечиться, фразами типа: Меня же ничего не беспокоит! У меня ничего не болит! И т.п. — помните, что гепатит С называют «Ласковый Убийца» , и это так, потому что он себя никак не проявляет до поры, а когда пациент его начинает ощущать, то это уже период развития цирроза или рака печени. Все они выполняют роль своеобразного фильтра, через который проходит лимфа. Располагаются они небольшими группами рядом с крупными кровеносными сосудами. Всего в организме человека насчитывается около 500 лимфоузлов. Лимфа, проходящая через лимфатические узлы, очищается от патогенных микроорганизмов и прочих потенциально опасных агентов. Здесь же она насыщается витаминами и иммунными клетками, после чего попадает в кровоток и передает в кровь все полученные вещества.
Все они выполняют роль своеобразного фильтра, через который проходит лимфа. Располагаются они небольшими группами рядом с крупными кровеносными сосудами. Всего в организме человека насчитывается около 500 лимфоузлов. Лимфа, проходящая через лимфатические узлы, очищается от патогенных микроорганизмов и прочих потенциально опасных агентов. Здесь же она насыщается витаминами и иммунными клетками, после чего попадает в кровоток и передает в кровь все полученные вещества. Именно к ним стекает лимфа, проходящая через эти ткани. Нормальные размеры лимфоузлов могут колебаться от 5 до 10 мм. На самом деле это примерный показатель, так как у каждого человека лимфоузлы могут быть меньше или больше по размерам. В зависимости от того, какая группа лимфатических узлов воспалилась, можно судить о той или иной проблеме. Например, увеличение узлов под челюстью или по бокам шеи может свидетельствовать о наличии проблем с носоглоткой, миндалинами и болезнях верхних дыхательных путей. При проблемах с зубами чаще всего воспаляются узлы на подбородке. Лимфоузлы на задней части шеи и затылке реагируют на любые вирусные инфекции, в том числе их увеличение может свидетельствовать о заболевании краснухой.
Именно к ним стекает лимфа, проходящая через эти ткани. Нормальные размеры лимфоузлов могут колебаться от 5 до 10 мм. На самом деле это примерный показатель, так как у каждого человека лимфоузлы могут быть меньше или больше по размерам. В зависимости от того, какая группа лимфатических узлов воспалилась, можно судить о той или иной проблеме. Например, увеличение узлов под челюстью или по бокам шеи может свидетельствовать о наличии проблем с носоглоткой, миндалинами и болезнях верхних дыхательных путей. При проблемах с зубами чаще всего воспаляются узлы на подбородке. Лимфоузлы на задней части шеи и затылке реагируют на любые вирусные инфекции, в том числе их увеличение может свидетельствовать о заболевании краснухой. Кроме пальпации и визуального осмотра возможно применение следующих методов диагностики:
Кроме пальпации и визуального осмотра возможно применение следующих методов диагностики: Лечением увеличенного лимфоузла занимаются педиатры, терапевты, хирурги и другие специалисты. Воспаленная шишка может уменьшиться со временем после выздоровления человека, а может долгое время выпирать под кожей в виде бугорка. Если в организме не осталось очагов воспаления, размеры лимфатического узла будут постепенно уменьшаться, пока не достигнут нормальных параметров.
Лечением увеличенного лимфоузла занимаются педиатры, терапевты, хирурги и другие специалисты. Воспаленная шишка может уменьшиться со временем после выздоровления человека, а может долгое время выпирать под кожей в виде бугорка. Если в организме не осталось очагов воспаления, размеры лимфатического узла будут постепенно уменьшаться, пока не достигнут нормальных параметров.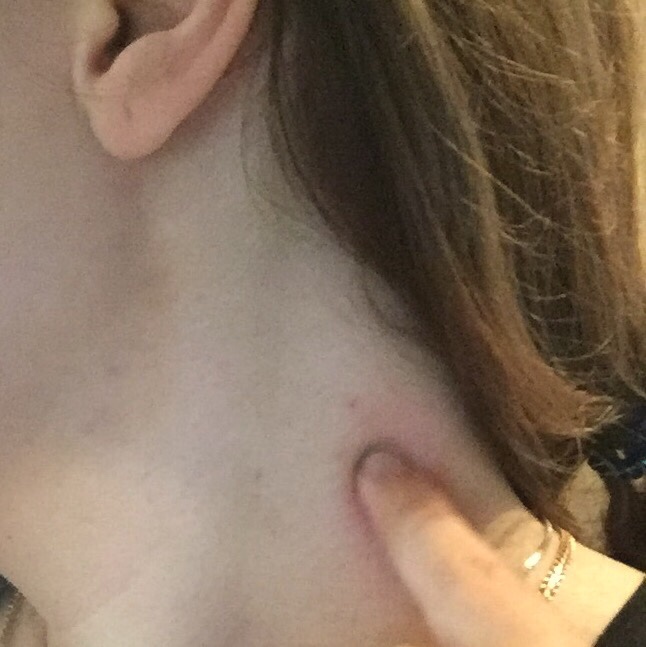 Они расположены снизу подбородка, под челюстью. Также на самой шее есть лимфатическая ткань, которая может увеличиться. Увеличение лимфоузлов на шее может быть одно- и двусторонним.
Они расположены снизу подбородка, под челюстью. Также на самой шее есть лимфатическая ткань, которая может увеличиться. Увеличение лимфоузлов на шее может быть одно- и двусторонним.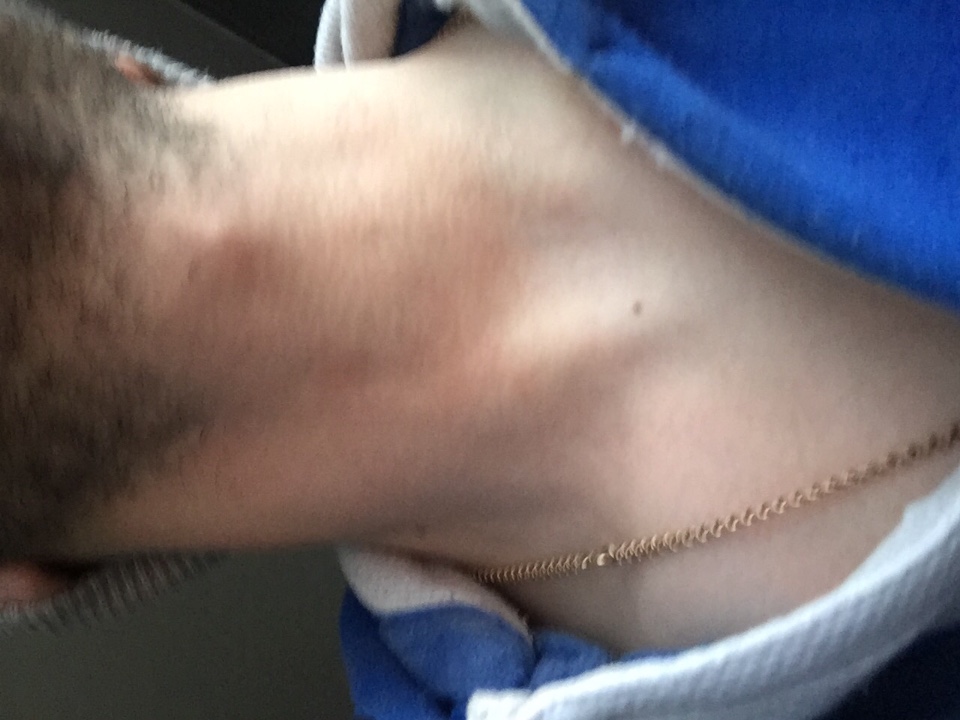 Они выполняют роль фильтра, который задерживает инфекцию, принимая удар на себя. Наиболее распространенная причина, по которой воспаляются лимфатические узлы – это ангина. Также это может произойти при других патологических процессах.
Они выполняют роль фильтра, который задерживает инфекцию, принимая удар на себя. Наиболее распространенная причина, по которой воспаляются лимфатические узлы – это ангина. Также это может произойти при других патологических процессах. Как определить увеличение лимфоузлов? Нужно прощупать шею либо другие места, где они находятся. Если чувствуете твердую припухлость, которой обычно нет – лимфатические узлы увеличились.
Как определить увеличение лимфоузлов? Нужно прощупать шею либо другие места, где они находятся. Если чувствуете твердую припухлость, которой обычно нет – лимфатические узлы увеличились. Только определив причину этого симптома, можно его снять. Как правило, терапия включает прием антибиотиков, воздействующих на патогенную микрофлору. Они убивают инфекцию, лечат основную болезнь, и узлы принимают первоначальную форму. Дополнительно врач может прописать препараты, укрепляющие иммунитет.
Только определив причину этого симптома, можно его снять. Как правило, терапия включает прием антибиотиков, воздействующих на патогенную микрофлору. Они убивают инфекцию, лечат основную болезнь, и узлы принимают первоначальную форму. Дополнительно врач может прописать препараты, укрепляющие иммунитет. Например, при тонзиллите они назначают антибиотики, противовоспалительные и другие лекарства в сочетании с процедурами промывания и физиотерапией. Комплексный подход позволяет быстро избавиться от болезни.
Например, при тонзиллите они назначают антибиотики, противовоспалительные и другие лекарства в сочетании с процедурами промывания и физиотерапией. Комплексный подход позволяет быстро избавиться от болезни. Если в анамнезе есть ЛОР-заболевания, лечить их вовремя. В период вспышек инфекций лучше использовать специальные маски респираторные или делать прививки.
Если в анамнезе есть ЛОР-заболевания, лечить их вовремя. В период вспышек инфекций лучше использовать специальные маски респираторные или делать прививки. Казань, ул. Сибирский Тракт, д. 29, тел.: (843) 5192-740, 8-903-306-80-83, e-mail:
Казань, ул. Сибирский Тракт, д. 29, тел.: (843) 5192-740, 8-903-306-80-83, e-mail:  Analyzing the literature data, authors concluded that the best survival rates were obtained in patients with metastatic squamous cell carcinoma with a combination of radiotherapy with lymph node dissection. When nonplanocellular morphological subtypes of metastases, which include adenocarcinoma of varying degrees of differentiation, undifferentiated carcinomas and nonepithelial tumors, the average life expectancy does not exceed 6-10 months.
Analyzing the literature data, authors concluded that the best survival rates were obtained in patients with metastatic squamous cell carcinoma with a combination of radiotherapy with lymph node dissection. When nonplanocellular morphological subtypes of metastases, which include adenocarcinoma of varying degrees of differentiation, undifferentiated carcinomas and nonepithelial tumors, the average life expectancy does not exceed 6-10 months. На долю пациентов с метастазами в лимфатические узлы шеи без выявленного первичного очага приходится до 20% пациентов этой разнородной группы [4]. Подавляющее большинство пациентов, 65-70% из этой категории,
На долю пациентов с метастазами в лимфатические узлы шеи без выявленного первичного очага приходится до 20% пациентов этой разнородной группы [4]. Подавляющее большинство пациентов, 65-70% из этой категории,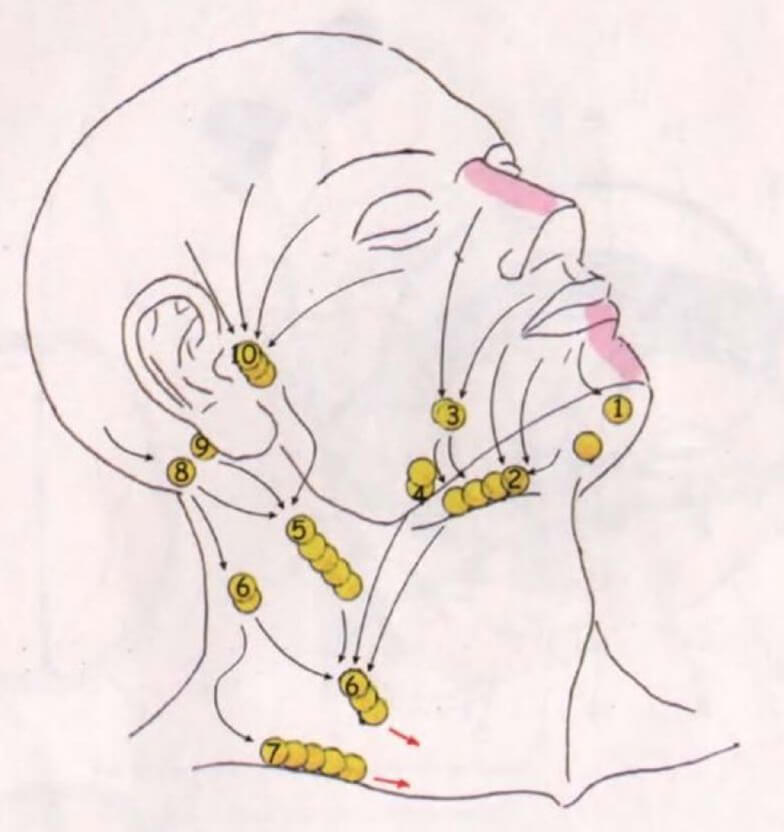 ГАСТРОЭНТЕРОЛОГИЯ
ГАСТРОЭНТЕРОЛОГИЯ/GettyImages-76752055-571137123df78c3fa2a20914.jpg) ;
; 2а — 5 пациентов, N2в — 13, N2с — 1, N3 — 5) указал на значительно лучшие результаты — пятилетняя выживаемость составила 84%. При этом пациенты получали одинаковую терапию: химиолучевая терапия до СОД 60Гр+5-ФУ с гидроксимочевиной, платиной или таксанами, затем 22 пациентам (88%) была выполнена радикальная шейная лимфодиссекция [7].
2а — 5 пациентов, N2в — 13, N2с — 1, N3 — 5) указал на значительно лучшие результаты — пятилетняя выживаемость составила 84%. При этом пациенты получали одинаковую терапию: химиолучевая терапия до СОД 60Гр+5-ФУ с гидроксимочевиной, платиной или таксанами, затем 22 пациентам (88%) была выполнена радикальная шейная лимфодиссекция [7]. За период наблюдения первичный очаг в орофарингеальной зоне реализовался у 13 пациентов (14,6%). Исследователи отметили, что ДЛТ в дозе 40Гр не оказывала влияния на выживаемость. Рецидив возник у 29 (32,6%) пациентов, при этом у 19 (21%) на шее [12].
За период наблюдения первичный очаг в орофарингеальной зоне реализовался у 13 пациентов (14,6%). Исследователи отметили, что ДЛТ в дозе 40Гр не оказывала влияния на выживаемость. Рецидив возник у 29 (32,6%) пациентов, при этом у 19 (21%) на шее [12].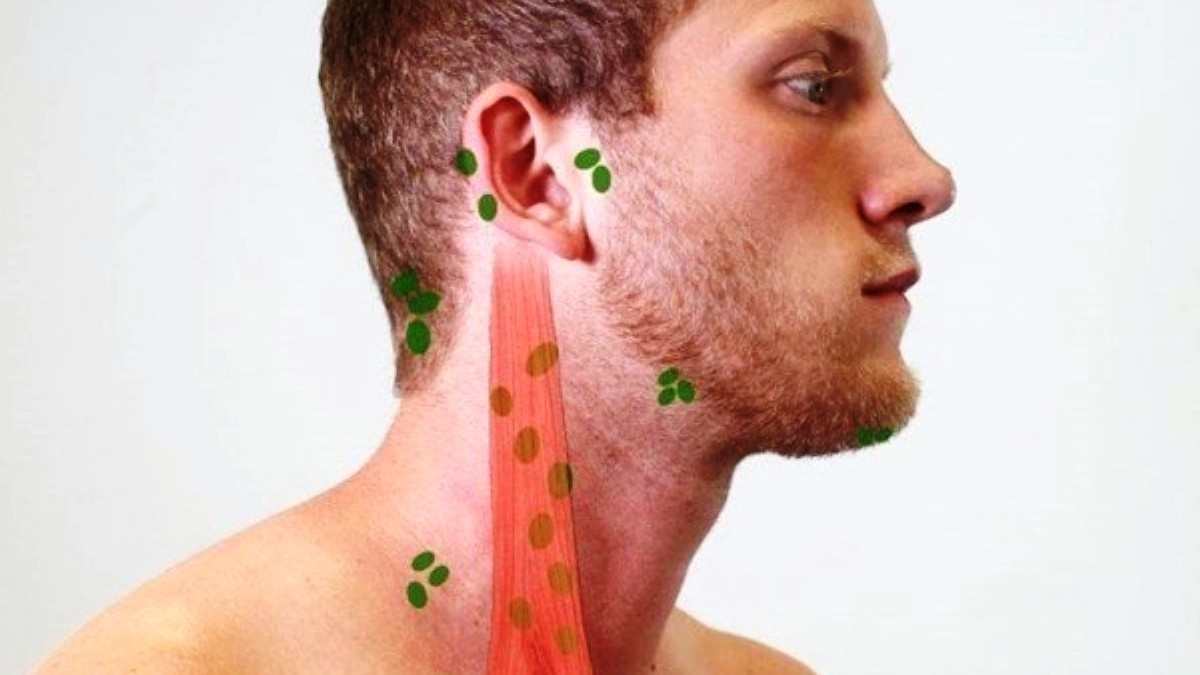 2а лучевая терапия может быть рекомендована как основной и единственный метод лечения. При этом общая 5-летняя выживаемость в группе (N1-N3) составила 53% [13].
2а лучевая терапия может быть рекомендована как основной и единственный метод лечения. При этом общая 5-летняя выживаемость в группе (N1-N3) составила 53% [13]. , напротив, пациенты, которым в плане комбинации была дополнительно выполнена шейная лимфодиссекция, в среднем проживали 39,9 мес. (р=0,01). Первичный очаг реализовался у 21% пациентов: у 8% — в легком, у 7% — в орофарингеальной зоне, у 6% — в коже [15].
, напротив, пациенты, которым в плане комбинации была дополнительно выполнена шейная лимфодиссекция, в среднем проживали 39,9 мес. (р=0,01). Первичный очаг реализовался у 21% пациентов: у 8% — в легком, у 7% — в орофарингеальной зоне, у 6% — в коже [15]. В эту группу входят аденокарциномы различной степени дифференцировки, недифференцированные раки и неэпителиальные опухоли. Средняя продолжительность жизни этих пациентов не превышает 6-10 мес. [13].
В эту группу входят аденокарциномы различной степени дифференцировки, недифференцированные раки и неэпителиальные опухоли. Средняя продолжительность жизни этих пациентов не превышает 6-10 мес. [13]. (2004) на примере 40 больных с метастазами недифференцированного рака в лимфоузлы шеи, которым была проведена только ДЛТ по радикальной программе, показал, что 5-летняя выживаемость у таких пациентов была 38% [10].
(2004) на примере 40 больных с метастазами недифференцированного рака в лимфоузлы шеи, которым была проведена только ДЛТ по радикальной программе, показал, что 5-летняя выживаемость у таких пациентов была 38% [10].
 — 2004. Vol. 24. — N 1. — P. 297-301.
— 2004. Vol. 24. — N 1. — P. 297-301. Cervical lymph node metastases from occult squamous cell carcinoma: cut down a tree to get an apple? // Int J Radiat Oncol Biol Phys. — 2001. — Vol. 50. — N 3. — Р. 727-733.
Cervical lymph node metastases from occult squamous cell carcinoma: cut down a tree to get an apple? // Int J Radiat Oncol Biol Phys. — 2001. — Vol. 50. — N 3. — Р. 727-733. — 2000. — Vol. 144. — N 28. — Р 1355-1360.
— 2000. — Vol. 144. — N 28. — Р 1355-1360.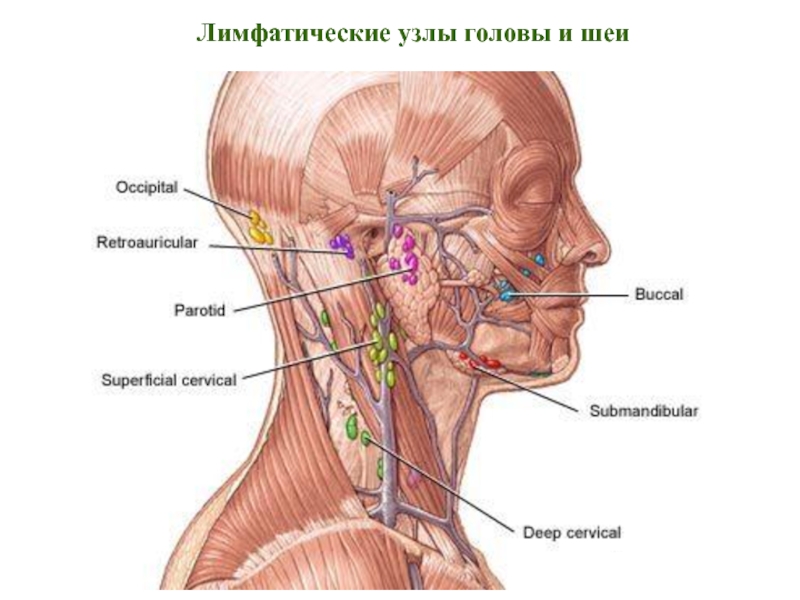 — 2002. — Vol. 24. — N 3. — Р 236-46.
— 2002. — Vol. 24. — N 3. — Р 236-46. Diagnosis and treatment of isolated neck metastases of adenocarcinomas // Eur J Surg Oncol. — 2002. — Vol. 28. — N 2. — Р 147-152.
Diagnosis and treatment of isolated neck metastases of adenocarcinomas // Eur J Surg Oncol. — 2002. — Vol. 28. — N 2. — Р 147-152.

 Узлы шеи выполняют своё назначение, очищая лимфу.
Узлы шеи выполняют своё назначение, очищая лимфу.
 Это глубокие узлы.
Это глубокие узлы.