причины, симптомы и варианты лечения

Причины увеличения затылочных лимфоузлов заключаются в развитии в организме воспалительного процесса. Лимфатические узлы представляют собой периферические органы, которые по форме схожи с фасолью. Эти капсулы располагаются группами и выполняют защитные функции, фильтруя плазму от патогенных микроорганизмов. Их увеличение указывает на проблему в том или ином участке организма.
Предрасполагающие факторы
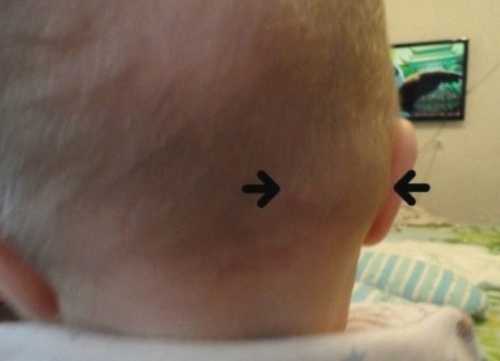
У взрослого и ребенка в области головы и шеи располагаются лимфатические структуры, играющие роль защитного барьера. Речь пойдет преимущественно о затылочных фильтрах. Они расположены на затылочной области, по двум сторонам от впадины. В норме узлы незаметны, то есть не выступают над уровнем кожи. При пальпации они также не прощупываются.
Если же лимфатические структуры начинают приносить дискомфорт, становятся тактильно заметными, то в обязательном порядке следует проконсультироваться с врачом, так как речь может идти о развитии определенных нарушений в организме.
Детский возраст
Увеличение лимфатических структур на затылке у детей в возрасте до 5 лет происходит до 0,5 см. Это указывает на прогрессирование патологических процессов в области дыхательных путей. Задействуя фильтры организма, иммунная система начинает бороться с воспалительным процессом. При этом основная симптоматика, такая как жар и боль, отсутствует. Самый опасный период для возникновения подобных перемен в организме – от 5 до 7 лет. У старших детей риски развития нагноений снижаются на 50%.
Причины увеличения затылочных лимфоузлов у детей:
- Дисфункции ЛОР-органов.
- Токсоплазмоз, краснуха и корь.
- Инфекционная форма мононуклеоза.
- Кошачьи царапины на шее.
Родители должны внимательно следить за состоянием ребенка. При появлении выраженной отечности лимфатических структур в области затылка происходит покраснение данного участка и повышение местной температуры тела. Происходит быстрое увеличение бугорка. Самостоятельно данная проблема не устраняется. В обязательном порядке нужно отправиться к педиатру, который назначит ряд необходимых анализов и отправит на диагностику к профильному специалисту.
Причины развития у взрослых
Увеличение лимфоузлов на затылке указывает локальные дисфункции внутренних органов. Такие нарушения относят к первичным. При вторичных нарушениях следует выделить травмирование, инфекции ЛОР-органов. Более редкие предрасполагающие факторы – ревматоидная форма артрита, лейкемия, туберкулез и СПИД.
При развитии воспалительного процесса в области защитных капсул развивается лимфаденит неспецифического типа. Процессы обострения характерны для загноений, которые несут серьезную опасность не только для здоровья, но и для жизни. Лечение в данном случае подразумевает устранение основной причины развития лимфаденита. Симптоматика, как правило, угасает самостоятельно. При необходимости проводится корректирующая медикаментозная терапия.
Основные причины
Увеличение лимфоузлов на голове, с одной стороны или с двух, указывает на острые или же хронические воспалительные процессы в области головы и шеи. Среди наиболее часто встречаемых причин следует выделить отит, ангину, серьезные повреждения кожного покрова, тонзиллит и т. п.
Лимфаденит развиться может и при проникновении аллергена в организм. Провокаторами могут выступать патогенные бактерии и вирусы, особенно в том случае, если иммунитет ослабевает. Причину может установить только врач, который проведет диагностику и в зависимости от полученных результатов обследования назначит эффективные медикаментозные препараты в каждом случае индивидуально.
Как распознать лимфаденит
Лимфатические узлы могут увеличиваться по разным причинам. В любом случае возникает необходимость в проведении незамедлительной консультации с врачом. Обратиться за помощью к специалисту рекомендуется при появлении следующих симптомов:
- Защитные капсулы увеличивались, выступая над уровнем кожи.
- Появилась боль и дискомфорт при пальпации и поворотах головы.
- Кожный покров в области поражения краснеет и отекает.
При отсутствии своевременной и грамотной медикаментозной терапии лимфатический узел не только увеличивается, но и загнивает. Это приводит к развитию такого осложнения, как флегмона, которая возникает при самопроизвольном разрыве капсулы и растекании ее содержимого по окружающим мягким тканям.
Воспаление лимфатической системы сопровождается повышением температуры тела лихорадкой и ознобом, общей интоксикацией, для которой характерно головокружение, тошнота и в некоторых случаях рвота.
Обратите внимание, что при этом присутствует симптоматика основного заболевания. При появлении нагноений в капсуле имеет место быстрое увеличение узла, покраснение и разрыхление кожного покрова, наличие пульсирующей боли и легкого сухого хруста при нажатии.
Рекомендации по лечению
Если происходит увеличение затылочного лимфоузла, то ни в коем случае нельзя заниматься самолечением. Обратите внимание, что различные прогревания и компрессы, выполненные без рекомендаций специалиста, могут стать причиной развития серьезных осложнений. Только врач может установить, отчего затылочные узлы увеличены, определив причины при помощи лабораторной и инструментальной диагностики.
При увеличенных лимфоузлах на затылке назначают консультацию эндокринолога. Инфекциониста, хирурга, онколога, аллерголога, гематолога и ЛОРа. Каждый специалист проведет обследование, подтвердит или опровергнет диагноз, который относится к его специализации.

При наличии выраженного жара и боли в первую очередь следует отправиться на прием к хирургу, так как речь идет о загноении.
При лимфадените в обязательном порядке пациент сдает анализ мочи и крови, а также мокроты. В обязательном порядке делается рентген. Комплексная диагностика позволяет определить истинную причину развития патологических изменений в организме.
При затылочном лимфадените назначаются следующие медикаментозные препараты:
- Антибактериальные средства.
- Противовоспалительные лекарства.
- Иммуномодуляторы.
Обратите внимание, что лечение проводится как в условиях стационара, так и в амбулаторных условиях. Все зависит от тяжести течения патологических нарушений в организме, вызвавших лимфаденит.
При развитии нагноений не обойтись без хирургического вмешательства. Врачи, как правило, назначают легкие корректирующие процедуры, которые подразумевают проведение надреза кожи и откачку гнойного содержимого. После промывания капсулы в нее при необходимости устанавливается дренаж. Такая мера кардинальная и позволяет исключить вероятность развития осложнений. Удаление лимфатического узла осуществляется только в запущенных случаях.
Лимфатические узлы на затылке могут увеличиваться только в ответ на наличие определенных предрасполагающих факторов. При появлении первичной симптоматики заболевания рекомендуется незамедлительно проконсультироваться с врачом. Чем раньше будут приняты лечебные меры, тем больше шансов на полное выздоровление. Самолечение, как правило, не дает должного результата.
prolimfo.ru
Лимфоузлы на затылке увеличены: причины и лечение воспаления
Лимфатическая система обеспечивает защиту организма от проникновения патогенной микрофлоры и распространения раковых клеток. Основными ее компонентами являются лимфоузлы, которые располагаются по всему телу человека. Лимфоузлы на затылке находятся на задней поверхности шеи и в норме не заметны, а также плохо поддаются пальпации. При развитии воспалительного процесса лимфоузлы увеличиваются в размерах, становятся болезненными, могут менять свою структуру.
Особенности лимфоузлов на затылке
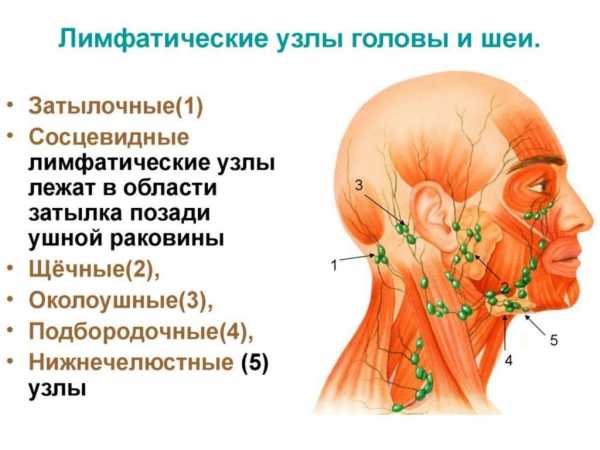
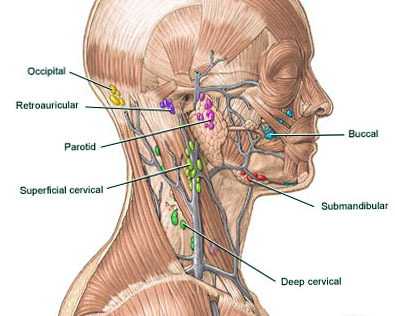
Расположение лимфоузлов на затылке и других частях головы
Затылочные лимфоузлы – это образования лимфоидной ткани, которые объединяют несколько лимфатических сосудов. Их основной функцией является фильтрация лимфы и создание лимфоцитов, препятствующих проникновению в лимфатическую жидкость и кровь болезнетворных агентов.
На затылке обычно располагается 1-3 узла. Они имеют овальную форму и небольшие размеры. Эти лимфоузлы незаметны невооруженным взглядом и с трудом прощупываются. В них поступает лимфа, идущая по сосудам затылочной части головы. Далее она проникает в верхние железы шейного отдела.
Затылочные лимфоузлы имеют следующие функции:
- очищают лимфу, поступающую из верхних отделов головы;
- способствуют выработке лимфоцитов, участвующих в борьбе с болезнетворными агентами;
- выводят из организма вредоносные частицы и раковые клетки.
Нормальные размеры
Средние размеры затылочных лимфоузлов составляют 10 мм. У некоторых людей данный показатель может варьироваться, что не свидетельствует об отклонении. Если узел увеличен от природы, то он должен сохранять эластичную консистенцию и иметь мягкую структуру. При пальпации узлы сохраняют подвижность и свободно перекатываются под кожей.
Повод для обращения к врачу

Если не обеспечить больному правильное своевременное лечение, воспалительный процесс может перерасти в генерализованный сепсис
Лимфоузлы никогда не увеличиваются и не болят без причины. Поскольку они являются компонентами защитной системы организма, то первыми принимают удар со стороны болезнетворных агентов. На фоне такого увеличения могут возникать и другие симптомы, по которым можно распознать развитие того или иного заболевания.
Незначительное увеличение затылочного лимфоузла еще не свидетельствует о развитии тяжелого недуга. Подобное может возникать на фоне борьбы с какой-либо инфекцией, к примеру, с ОРВИ. Если же узел увеличился в несколько раз, то это повод для обращения к специалисту.
Боль и увеличение лимфоузлов
Воспалительный процесс в лимфоузлах может быть острым или хроническим, а также гнойным или негнойным. Основной симптом патологического процесса – выраженная болезненность в затылке, которая нередко переходит на горло.
На начальных стадиях своего развития болезнь проявляется в виде дискомфорта, возникающего в заднем сегменте шеи. При этом кожа пораженной области сохраняет свой цвет и не меняет температуру.
Со временем происходит постепенное увеличение лимфоузла. Оно сопровождается болью. Патология может быть как односторонней, так и двусторонней. При этом наблюдается отек кожи в воспаленной области. При пальпации отмечается тупая, ноющая боль. Под кожей прощупывается припухший узелок.
Увеличение затылочных лимфоузлов у взрослых наблюдаются реже, чем у детей. Это объясняется в первую очередь окончательной сформированностью лимфатической системы, которая способна эффективно бороться с инфекционными агентами.
Когда воспалительный процесс достигает своего пика, его становится уже трудно не заметить. На затылке появляются большие твердые шишки, вокруг которых возникает покраснение кожного покрова. Возможно повышение температуры пораженных мест, а болевые ощущения присутствуют даже без воздействия на лимфоузлы.
Дополнительная симптоматика
Увеличение затылочных лимфоузлов не является самостоятельным заболеванием, а представляет собой лишь ответную реакцию организма на действие какого-либо раздражителя. Поэтому практически всегда данный процесс сопровождается симптоматикой, характерной для того или иного недуга.
Рассмотрим несколько общих признаков, при появлении которых на фоне увеличения затылочных лимфоузлов необходимо немедленно обратиться к специалисту:
- головокружение;
- тошнота;
- плохой аппетит, вплоть до полной его утраты;
- повышение температуры пораженной области;
- озноб и лихорадка;
- болезненность и пульсация в районе лимфоузла.
При обнаружении хотя бы нескольких из вышеописанных симптомов необходимо как можно скорее обратиться к специалисту.
Причинами воспаления затылочных лимфоузлов могут становиться следующие заболевания:
- бруцеллез;
- бактериальный тонзиллит;
- гриппозная инфекция;
- аллергия;
- краснуха;
- герпес;
- дифтерия;
- рак;
- воспалительные процессы в головном мозге;
- отит;
- ВИЧ;
- туберкулез;
- флегмона и т. д.
- в редких случаях затылочные лимфоузлы воспаляются при пневмонии.
Причиной увеличения лимфоузлов на затылке у грудничка в большинстве случаев является инфекция. Подобный процесс чаще всего сопровождается следующей симптоматикой:
- дискомфорт в пораженной области;
- плохое настроение;
- тошнота;
- редко у малыша появляется лихорадочное состояние и рвота.
Диагностика
Исследования головы с помощью МТР дает возможность изучить патологические изменения в лимфатических узлах
Поскольку увеличение лимфоузлов на затылке может быть следствием развития целого ряда заболеваний, то для определения истинной причины воспаления следует провести комплексную диагностику. Сначала специалист осматривает пациента и осуществляет пальпацию лимфоузлов. Уже на данном этапе опытный врач может подозревать развитие того или иного заболевания.
Далее пациент направляется на исследования, позволяющие уточнить диагноз:
- Рентгенография. Позволяет выявить изменения в тканях и определить патологический очаг.
- УЗИ. Посредством данной методики специалисты способны выявить степень поражения тканей.
- КТ и МРТ. Данные методики являются более информативными, нежели обычный рентген. Они позволяют специалисту досконально изучить тканевую структуру, выявив малейшие изменения.
- Биопсия. Предполагает забор материала с целью его дальнейшего лабораторного исследования. На сегодняшний день этот метод позволяет получить наиболее достоверные данные о заболевании.
- Общий анализ крови. Позволяет выявить наличие воспалительного процесса в организме. Также в крови пациента могут присутствовать злокачественные клетки.
На основании комплексной диагностики устанавливается окончательный диагноз и определяются дальнейшие действия.
Как лечить лимфоузлы?
Медикаментозные препараты назначают при консервативном методе лечения воспалительного процесса в лимфатических узлах
Лечение воспаления лимфоузлов на затылке преследует одну цель – устранение основного заболевания, которое и стало провокатором подобных изменений. В зависимости от возраста пациента, характера патологии и степени ее развития могут применяться следующие лечебные методики:
- Консервативное лечение. Выбор конкретных препаратов зависит от типа вредоносного агента, который вызвал развитие недуга. Это могут быть противовирусные медикаменты или антибиотики широко спектра действия. В большинстве случаев пациенту назначают лекарства, способствующие укреплению иммунитета.
- Дренирование лимфоузлов. Если на фоне основного заболевания развился гнойный процесс, то проводится операция по очистке узлов от гноя с последующим дренированием и зашиванием.
- Удаление лимфоузлов. Такую операцию называют лимфаденэктомией. Она выполняется лишь в крайних случаях, когда у врачей не остается другого выхода, кроме как удалить пораженные лимфоузлы. Речь идет о значительном развитии воспалительного процесса, когда от узла остается одна лишь оболочка и он не может больше выполнять свои функции. Стандартная длительность такой операции составляет полчаса. Она может проводиться как под общим, так и под местным наркозом.
- Физиотерапевтические методики. Являются отличным вспомогательным лечением, которое усиливает действие основной терапии и улучшает общее состояние пациента. Стандартная продолжительность сеанса составляет 15-25 минут. Курс лечения длится одну-две недели.
- Витаминные комплексы. Необходимы для общего поддержания организма. Назначаются врачом в индивидуальном порядке.
- Средства народной медицины. Также должны назначаться специалистом, поскольку самолечение лимфоузлов является неприемлемым и может привести к тяжелым последствиям. Одним из наиболее популярных рецептов является отвар шиповника. Он способствует снятию воспаления и нормализует ток лимфы в организме.
Важно! Народные рецепты могут использоваться при лечении лимфоузлов лишь в качестве сопроводительной терапии. Ни в коем случае нельзя применять их в качестве основной терапии, поскольку их эффекта явно недостаточно для того, чтобы справиться с основной причиной заболевания. Если же лечение будет направлено исключительно на устранение симптомов, то это в конечном счете приведет к серьезному поражению лимфоузлов, требующему их удаления.
На период лечения и реабилитации больному рекомендуется соблюдать постельный режим и избегать физических нагрузок.
Острые лимфадениты чаще всего наблюдаются у детей 5-8 лет, поскольку именно в этот период иммунная система ребенка является недостаточно сформированной для борьбы с инфекциями. Как правило, данная проблема проходит сама собой при взрослении ребенка.
Таким образом, воспаление лимфоузлов на затылке является ответом организма на развитие воспалительного процесса. Для нормализации размеров узлов и купирования болевого синдрома необходимо устранить первопричину воспаления. Для этого следует обратиться к специалисту, ведь выявить основное заболевание можно лишь при проведении комплексной диагностики.
Ни в коем случае нельзя накладывать компрессы и греть воспаленные лимфатические узлы на затылке. Подобными действиями можно лишь в значительной степени усугубить состояние больного.
‘; blockSettingArray[1][«setting_type»] = 6; blockSettingArray[1][«elementPlace»] = 10; blockSettingArray[2] = []; blockSettingArray[2][«minSymbols»] = 1000; blockSettingArray[2][«minHeaders»] = 0; blockSettingArray[2][«text»] = ‘
‘; blockSettingArray[2][«setting_type»] = 6; blockSettingArray[2][«elementPlace»] = 30; blockSettingArray[3] = []; blockSettingArray[3][«minSymbols»] = 2000; blockSettingArray[3][«minHeaders»] = 0; blockSettingArray[3][«text»] = ‘
‘; blockSettingArray[3][«setting_type»] = 6; blockSettingArray[3][«elementPlace»] = 50; blockSettingArray[4] = []; blockSettingArray[4][«minSymbols»] = 1000; blockSettingArray[4][«minHeaders»] = 0; blockSettingArray[4][«text»] = ‘
‘; blockSettingArray[4][«setting_type»] = 6; blockSettingArray[4][«elementPlace»] = 80; var jsInputerLaunch = 15;
limfouzel.ru
Увеличение затылочных лимфоузлов : причины, диагностика, лечение
При увеличении затылочных лимфоузлов необходимо лечить не сам этот симптом, а основное заболевание, его спровоцировавшее. Дожидаясь приезда врача, рекомендуется прикладывать к месту воспаления холодный компресс, а также, если это нужно, принять анальгетик и жаропонижающее лекарство. Следует запомнить, что категорически запрещено греть лимфоузлы, так как это может активизировать гнойный процесс, результатом чего становится развитие очень опасного осложнения – сепсиса.
Лекарства
При лечении болезней, вызывающих увеличение затылочных лимфатических узлов, используются лекарства разных фармакологических категорий: противовоспалительные средства, антибиотики, а также иммуномодулирующие ЛС и пр.
Обычно лимфоузлы увеличиваются из-за инфекционного процесса, лечить который нужно при помощи антибиотиков. Использование этих средств быстро нормализует их размер, устраняя воспаление.
Когда причину увеличения определить не удаётся, врачи назначают пропить курс антибиотиков (не более 10-ти дней). Если состояние больного улучшается, а лимфоузлы уменьшаются в размерах, это расценивают как фактор, подтверждающий бактериальный характер патологии.
В случае, когда лимфоузлы увеличились из-за аллергической реакции, нужно исключить любой контакт с аллергенами, а также начать пить антигистаминные лекарства.
Антибиотики, которые активно используются на раннем этапе болезни – это препараты, способные замедлить процесс воспаления. Самыми эффективными считаются следующие лекарства – Амоксициллин, Флемоксин и Амоксилав, а помимо этого Цефтазидим, Цефтриаксон и Ампициллин. Лечебный курс этими препаратами продолжается около 10-14-ти суток. Зачастую этого бывает достаточно для того, чтобы затормозить воспаление. Параллельно с этим происходит лечение основной болезни.
Оперативное лечение
При нагноении лимфатических узлов может быть проведено хирургическое вмешательство. При помощи операций устраняются последствия гнойных лимфаденитов: выполняется вскрытие абсцессов и аденофлегмон, а помимо этого удаление гноя и дренирование ран.
ilive.com.ua
Затылочные лимфоузлы: расположение, воспаление, увеличение
Затылочные лимфоузлы локализуются на задней поверхности шеи и являются звеньями лимфатической системы. Они очищают лимфу от вредных примесей, в т. ч. атипичных клеток, микробов и токсинов, что обеспечивает нормальное функционирование защитных сил человеческого организма.
Затылочные лимфоузлы: размеры и расположение
Лимфоузлы на затылке — это соединительнотканные образования, находящиеся в местах сосредоточения нескольких сосудов. Фильтрация лимфы осуществляется за счет активности белых кровяных телец, концентрирующихся в железах.
В затылочной части локализуется от 1 до 3 узлов. Размер каждого из них составляет 1-2 см. Они обладают овальной формой и соединяются друг с другом с помощью лимфатических сосудов, по которым течет лимфа.
В норме лимфоузлы на затылке располагаются незаметно, прощупываются с трудом и не дают о себе знать. Их название определяется местом локализации: к указанным образованиям подходит лимфа с затылочной области головы.
Сосуды лимфатической системы, выходящие от затылочных образований, сливают бесцветную жидкость в верхние железы шейного отдела, отвечающие за борьбу с патогенными микробами. После уничтожения «чужаков», лимфа дренируется в кровоток, из которого вредные вещества отфильтровываются в клетках печени.
За сутки через лимфатические сосуды проходит примерно 4 литра лимфы, в состав которой входят белые кровяные тельца. Но бывает так, что иммунные звенья не справляются с токсинами и инфицируются сами, что приводит к их увеличению, воспалению и болевому синдрому.
В норме размер затылочных образований составляет не более 10 мм. У некоторых здоровых людей этот показатель еще больше. Затылочные лимфатические узлы довольно трудно прощупать. Они имеют мягкую структуру, эластичную консистенцию и достаточную подвижность.
Воспаление и увеличение затылочных лимфоузлов
Такое состояние иммунных звеньев указывает на то, что в организме протекает патологический процесс. При этом возникают другие симптомы, свидетельствующие о конкретном заболевании.
Лимфоузел на затылке может незначительно увеличиваться на фоне нормального самочувствия. Это не является отклонением от нормы, а указывает на то, что он работает активнее, чем его «собратья».
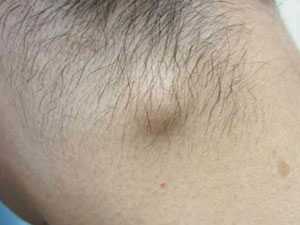 Воспаление иммунных звеньев имеет острый или хронический характер, бывает гнойным или негнойным. Главным проявлением патологического процесса является болезненность в затылочной области, часто мигрирующая в горло.
Воспаление иммунных звеньев имеет острый или хронический характер, бывает гнойным или негнойным. Главным проявлением патологического процесса является болезненность в затылочной области, часто мигрирующая в горло.
На начальном этапе воспаление затылочных образований дает знать о себе в форме неприятных ощущений в заднем сегменте шеи, при этом кожный покров в пораженной области остается прежнего цвета и имеет нормальную температуру.
Постепенно лимфатический узел у взрослого с одной стороны (слева или справа) увеличивается и болит, либо наблюдается двухстороннее изменение размеров образований. Кожный покров в воспаленной области отекает. Возникают боли при пальпации. Во время прощупывания, образование ощущается как припухлая шишка. Увеличение затылочных лимфоузлов у взрослых выявляется реже, чем у детей, что обусловлено недостаточным вниманием старшего поколения к состоянию своего здоровья.
По мере развития патологии воспаление образований становится трудно не заметить. Под кожным покровом и на шее появляются твердые шишки округлой формы, кожа вокруг которых краснеет. Местная температура тела повышается, иммунные звенья болят даже без оказания на них какого-либо воздействия.
Симптомы при увеличении и воспалении затылочных лимфоузлов
Острая стадия воспаления затылочных лимфатических узлов характеризуется следующими признаками:
- тошнотой;
- пульсирующей болезненностью;
- головокружением;
- утратой аппетита;
- лихорадкой и ознобом;
- повышением местной температуры пораженной области.
Причины нарушения
Причины воспаления лимфоузлов на затылке кроются в различных заболеваниях. Интенсивность процесса отражает активность иммунитета. Если лимфоузел на затылке (затылочный) увеличен, то нужно обратиться к доктору, который поставит правильный диагноз.
До визита к специалисту можно принимать обезболивающие средства, а по необходимости — жаропонижающие препараты. Запрещается греть воспаленные и увеличенные затылочные лимфоузлы, поскольку это может только усугубить состояние больного.
Причинами воспаления (и, как следствие, увеличения) лимфоузлов на затылке являются:
- бактериальный тонзиллит;
- аллергическая реакция;
- ветряная оспа;
- бруцеллез;
- вирус простого герпеса;
- гриппозная инфекция;
- дерматит;
- дифтерия;
- поражение верхней части респираторного тракта;
- недуги ротовой полости;
- краснуха;
- корь;
- воспаление головного мозга;
- инфекционный мононуклеоз;
- рак;
- отит;
- ревматоидный артрит;
- ВИЧ-инфекция;
- токсоплазмоз;
- туберкулез;
- фарингит;
- трофические язвы;
- фурункулез;
- флегмона;
- повреждение кожи головы;
- вакцинация.
Иногда воспаление лимфоузлов затылочной части головы и их увеличение наблюдаются при пневмонии. Вообще заболевания респираторного тракта часто провоцируют реакцию со стороны иммунных звеньев.
Диагностика воспаления и увеличения лимфоузлов на затылке
Диагностические мероприятия позволяют установить точную причину увеличения затылочных лимфоузлов. Сначала проводится осмотр пациента, а затем выполняются:
- ультразвуковое исследование образований;
- рентгенография;
- цитологический анализ биологического материала;
- исследование ОАК.
Если воспалились лимфоузлы сзади головы (на затылке), причина может быть как вполне безобидной, так и достаточно серьезной. Выявить ее удается после проведения диагностических мероприятий.
Благодаря общему анализу крови, устанавливается факт воспалительного процесса, а также тяжесть его развития. Иногда диагностируются злокачественные поражения кровеносной системы.
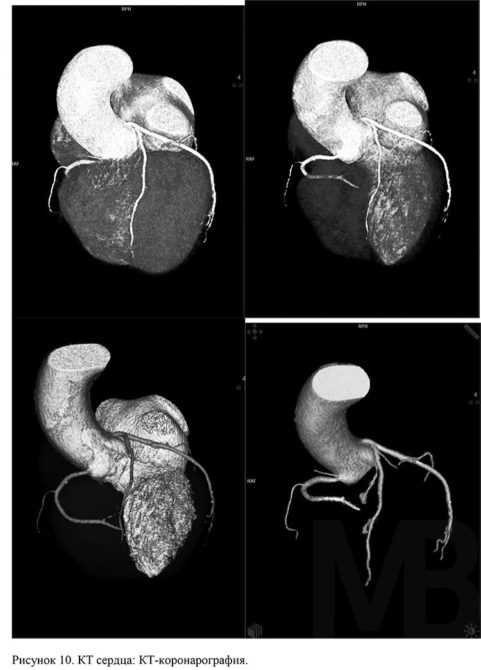
МРТ и КТ — это лучевые диагностические методы. КТ позволяет выявить воспалительный очаг, его размеры и взаимодействие с соседними тканями, а также определить состояние др. систем организма. МРТ — метод определения новообразований мозга, которые часто дают метастазы в область затылочного лимфатического узла.
С помощью биопсии лимфоузла можно установить возбудителя инфекционной патологии, а затем подобрать правильную терапию, а также злокачественность процесса, от своевременной диагностики которого зависит успех лечения.
Лечение воспаления и увеличения затылочных лимфоузлов
Терапия воспаления образований должна быть направлена на борьбу с основным заболеванием. В зависимости от причины, спровоцировавшей развитие недуга, лечение и установление причины патологии проводится в стационарных или амбулаторных условиях. Пациенту назначаются различные лекарства, в т. ч. для укрепления иммунитета. В случае гнойного процесса производится дренирование пораженных образований.
Лимфаденэктомия — операция по удалению лимфатических узлов, применяется только в серьезных случаях. Длится до 25 минут и выполняется под наркозом или местным обезболиванием. Восстановительный период занимает до 2 недель.
Аппарат для УВЧ-терапии
Для борьбы с инфекцией обычно рекомендуются антибиотики. Это позволяет справиться с возбудителем заболевания, а также предотвратить развитие гнойного процесса и др. отрицательных последствий. Дозировка подбирается индивидуально.
Вспомогательным методом является физиолечение, например, УВЧ-терапия. Часто продолжительность сеанса составляет до 25 минут. Лечебный курс длится не более нескольких недель. Если лимфоузлы увеличиваются и болят, то применяются противовоспалительные препараты, а также витаминно-минеральные комплексы. Для восстановления защитных сил организма используется аскорбиновая кислота. Допускается принимать отвар шиповника. Больному показан постельный режим.
Если возникло воспаление, затронувшее лимфоузлы на затылке, то рекомендуется применение настойки эхинацеи. Можно купить в аптеке траву этого растения и заваривать ее из расчета: 15 г сырья на 1 л воды, настаивать полчаса, процеживать, а затем принимать небольшими порциями в течение дня. Важно ежедневно готовить свежий отвар. При увеличении образований желательно употреблять канадский желтокорень, который продается в виде порошка. Для терапии заболевания принимают по 1/2 ч. л. состава, запивая его водой комнатной температуры, трижды в сутки. Канадский желтокорень можно использовать для профилактики лимфаденита.
Острое воспаление, как правило, наблюдается у детей от 5 до 8 лет. После этого возраста организм обычно может справиться с инфекцией самостоятельно, не реагируя на заболевание увеличением лимфоузлов на затылке. Если увеличены лимфоузлы на затылке у грудничка, то обычно это обусловлено повышенной восприимчивостью детского организма к инфекционным заболеваниям. В большинстве случаев патологический процесс у детей сопровождается плохим настроением, неприятными ощущениями в области образований, иногда — тошнотой, рвотой и лихорадкой.
Чтобы лечить воспаление и увеличение лимфоузлов на затылке, нужно обратиться к доктору, который поможет выявить причину патологии на основании симптомов. Заниматься терапией в домашних условиях не рекомендуется.
Таким образом, воспаляются затылочные лимфатические узлы в ответ на патологический процесс, после устранения которого состояние иммунных звеньев обычно нормализуется. Не рекомендуется заниматься самолечением, особенно греть пораженные области, т. к. это может усугубить состояние больного.
prolimfouzly.ru
Лимфоузлы на затылке: причины воспаления, лечение, фото
Воспаление лимфоузлов на затылке, как и в любой другой части тела, называется лимфаденитом. Независимо от причин, заболевание сопровождается болевыми симптомами, связанными с воспалительными процессами в затылочных узлах.
Лимфаденит не является самостоятельным заболеванием в большинстве случаев. Почти всегда это результат патологических процессов в организме.
Количество лимфоузлов в зоне шеи и головы достаточно большое, поскольку они защищают мозг от проникновения инфекций. Затылочные лимфоузлы в нормальном состоянии никак не дают о себе знать: они не прощупываются и не доставляют болевых ощущений. Если узлы в этой зоне воспаляются, человек начинает чувствовать дискомфорт и даже боль.
Причины воспаления лимфоузлов на затылке
Пусковым механизмом заболевания всегда являются инфекции различного происхождения, которые распространяются в организме. Увеличение узлов возникает в ответ на воспалительные процессы в области головы и шеи.
В медицинской практике лимфадениты делятся на две группы: специфические и неспецифические.
- Неспецифические воспаления лимфоузлов на затылке имеют общую характеристику: это реакция организма на одноразовую (например, грипп) или регулярно повторяющуюся атаку бактерий (например, хронические воспаления внутренних органов).
- Специфические лимфадениты представлены более серьезными системными заболеваниями, каждый их которых имеет особые проявления. Это синдром приобретенного иммунодефицита, мононуклеоз, туберкулез. Если затылочные лимфоузлы воспалены длительное время, это свидетельствует о развитии опухоли или онкологических процессов.
Рассмотрим причины воспаления шейных лимфоузлов более детально:
1. Бактериальные инфекции обусловлены попаданием в организм стрептококков, стафилококков и т.д. Бактерии начинают размножаться в пораженных органах, вызывая активизацию иммунитета. Если такие бактериальные очаги расположены на лице, на голове и на шее, то воспаляются лимфоузлы на затылке, возле ушей, под челюстью. Часто бактерии проникают через повреждения кожи: царапины, порезы при бритье и т.д. Примерами подобных болезней являются:
- отит, ларингит, гайморит;
- ангина;
- стоматит, кариес,
- карбункулы, фурункулы.
2. Вирусы. Попадая в организм, вирусы вызывают иммунный ответ в виде болезненности узлов лимфатической системы. Почти всегда это проявляется при сниженном иммунитете. Причины, что могут вызвать болезненность лимфоузлов, следующие: грипп, простуда, ветрянка, корь, мононуклеоз, розовый, чешуйчатый лишаи.
3. Микозы. Болезни, вызванные грибками, даже если они расположены на поверхности кожи головы или тела, иногда провоцируют лимфаденит. К ним относятся следующие виды лишая: стригущий, разноцветный, белый.
4. Системные заболевания: чума, сифилис, туберкулез, буцеллез.
5. Опухолевые процессы и развитие онкологии.
Развитие лимфаденита могут спровоцировать почти все заболевания инфекционного или системного характера. В некоторых случаях снижение иммунитета, авитаминоз в периоды межсезонья также вызывает увеличение и боль в лимфоузлах.
Симптомы
Симптомы заболевания проявляются по-разному в зависимости от причины и особенностей организма человека. Но существует ряд основных признаков, по которым можно определить наличие воспаления лимфоузлов.
При диагностике воспаления лимфоузлов на затылке выделяют следующие симптомы:
- Увеличение. При воспалении лимфоузлы увеличиваются и иногда могут выделяться на коже в виде выпуклостей. Помимо этого, их можно легко прощупать руками.
- Боль. Болезненность лимфоузла проявляется при прощупывании, поворотах головы. Если боль пульсирующая, это может свидетельствовать о процессах нагноения.
- Повышение температуры.
- Апатия, утомляемость, ухудшение общего состояния.
Когда клиническая картина сопровождается повышением температуры, появлением озноба, необходимо срочно обращаться за медицинской помощью. Если проявления болезни возникли после гриппа или простуды, то, наиболее вероятно, что процессы увеличения лимфоузлов на затылке прекратятся после полного выздоровления от основной болезни.
Лечение
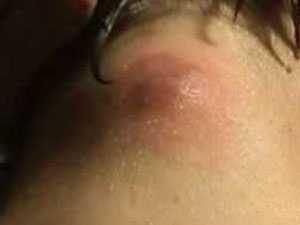
Для эффективного лечения необходимо выяснить источник инфицирования, который вызывает воспалительные процессы в организме. Без правильного диагноза лечебные средства не дадут должного эффекта, поскольку не повлияют на очаг заражения.
Если лимфаденит вызван бактериальной инфекцией, назначаются антибиотики. В зависимости от общей клинической картины могут быть использованы следующие медикаменты: амоксиклав, клиндамицин, цефтриаксон, бензилпенницилин.
Иногда назначаются препараты, стимулирующие иммунную систему. Иммуномодуляторы необходимы для восстановления защитных сил организма: гропринозин, цимевен, лаферобион, амиксин.
Противовирусные средства помогают быстрее справиться с вирусными инфекциями: ацикловир, римандатин, лиофилизат, ридостин.
Если причиной увеличенного узла стало заражение грибком, то, в первую очередь, назначают противогрибковые препараты: тербинафин, вориконазол, флуконазол.
Дополнительно могут назначаться противоаллергические препараты. Эти медикаменты могут быть актуальны и при грибковых, и при бактериальных заражениях: левоцетризин, мебгидролин.
Лечение специфического лимфаденита зависит от главного диагноза и может отличаться в каждом конкретном случае. Если в течение полугода лечение не дает необходимого результата, затылочные лимфоузлы не уменьшаются, а болевые ощущения присутствуют, есть смысл пересмотреть диагноз и пройти дополнительное обследование.
Лимфаденит у детей
Лимфаденит на затылке у ребенка наблюдается чаще, чем у взрослых. Еще не окрепшая иммунная система очень чувствительна к появлению бактерий и вирусов. Во время инфекционной болезни и даже после выздоровления можно заметить увеличение лимфоузлов на затылке у детей. Вероятность заражения увеличивают царапины и другие повреждения кожи, сквозь которые в детский организм может проникнуть инфекция.
Ребенка необходимо обследовать у врача, когда:
- затылочные лимфоузлы увеличены длительное время;
- узлы болезненны не только при надавливании, но и при поворотах головы;
- кожа в затылочной части головы покраснела и чувствуется опухлость;
- у ребенка высокая температура;
- у ребенка регулярно наблюдается субфебрильная температура (37*).
Самостоятельно поставить диагноз очень сложно, и в случае с ребенком, опасно. Существует множество заболеваний, при которых проявляются разные формы воспалительных процессов затылочных лимфоузлов, поэтому важно вовремя обследовать ребенка, чтобы не допустить осложнений.
Осложнения
Лимфаденит в запущенных стадиях может проявляться нагноением узлов лимфатической системы. В этой ситуации есть несколько негативных аспектов. Во-первых, при нагноении лимфатическая система утрачивает способность уничтожать вредоносные микроорганизмы в пораженных участках тела. Во-вторых, нагноение может распространиться, если лимфоузел лопнет.
Распространение гноя имеет разные последствия, но все они очень серьезны, особенно,когда его очаг находятся в затылке. Если гной попадет в головной мозг, то это будет иметь необратимые последствия.
Серьезным осложнением является лимфангит. Это воспаление лимфатической системы бактериальной природы, когда поражаются все части лимфатической системы. При этом лимфоузлы увеличиваются и на шее, и по всему телу, а также воспаляются лимфатические сосуды и капилляры. Возникает покраснение и болезненность по ходу лимфотока на коже рук и ног, на шее и в зонах скопления лимфоузлов.
Воспаление затылочных лимфоузлов всегда указывает на другие болезни, иногда достаточно серьезные. Своевременное лечение быстро избавит от подобных проблем. Профилактика заключается в здоровом образе жизни и укреплении иммунитета.
zabolevanija.net
Увеличение затылочного лимфоузла причины
Вконтакте
Одноклассники
Известно, что лимфатическая система нашего тела тесно связана с иммунной. Первая быстро реагирует на начальные этапы заболеваний в нашем организме. Лимфа, которая двигается от задней поверхности шеи и головы, очищает кровь от бактерий, вирусов, патологических клеток. Затылочные лимфоузлы могут быть увеличены по причинам их воспаления, метастазирования или заболеваний ближайших органов. Поэтому необходимо быть внимательным при любых изменениях данной системы. Их нужно вовремя диагностировать и лечить.
Содержание:
Анатомия и функции затылочных лимфоузлов
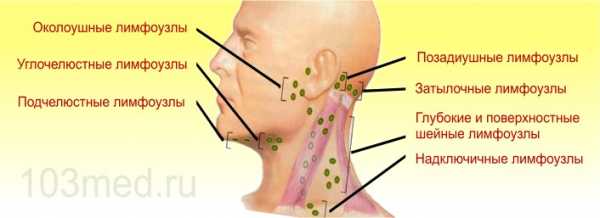
В человеческом организме насчитывается больше 150 групп лимфоузлов. Эта система органов исполняет важнейшую функцию – защиту нашего тела от чужеродных частиц. Существует несколько регионарных групп, которые собирают лимфу с разных участков тела. К головной группе относятся:
- затылочные;
- сосцевидные;
- околоушные;
- поднижнечелюстные;
- лицевые;
- подбородочные.
Рассмотрим более подробно группу затылочных лимфоузлов. Они принимают лимфу от таких областей головы:
Затылочные лимфоузлы размещаются на задней поверхности шеи. Они локализируются на шейной фасции, возле затылочных кровеносных сосудов. В норме их нельзя увидеть и пропальпировать. Так же они имеют следующие характеристики:
- количеством от 1-го до 6-ти;
- размером до 10 мм;
- овальной формы;
- нормальной температуры;
- безболезненные;
- эластичные;
- не спаянные с другими тканями.
В норме лимфоузлы этой области никак себя не проявляют. При отсутствии патологических процессов человек не чувствует, где они находятся.
Основными функциями лимфатических узлов являются:
- функция биологического фильтра – выведение чужеродных частиц;
- рост и дифференциация белых клеток крови;
- транспорт белков в кровеносное русло;
- выведение некоторых продуктов обмена веществ.
Лимфатические сосуды собираются в узлы, которые объединяются в протоки. Именно эта система обеспечивает защиту и борьбу организма с инфекцией.
Почему увеличиваются лимфатические узлы на затылке
Увеличение лимфатических узлов наблюдается намного чаще у детей, нежели у взрослых. Это происходит по причине того, что иммунная система детей развита недостаточно хорошо. Поэтому микроорганизму легче проникнуть в детский организм.
Существует два вида увеличения лимфатических узлов:
- лимфаденопатия – отек лимфоузла;
- лимфаденит – воспаление лимфатической ткани.
Важно! Чаще всего, лимфаденопатия – это не самостоятельная патология, а симптом других недугов.
Лимфаденит, то есть воспал
helplegs.ru
расположение, фото, причины и лечение воспаления затылочных лимфоузлов у ребенка

Лимфатическая система у человека состоит из незамкнутой сети сосудов, по которым движется лимфа, и узлов, в которых происходит процесс ее очищения. Знание этих элементарных вещей позволяет лучше понять причины воспаления лимфоузлов на затылке и составить грамотный прогноз развития заболевания.
Симптомы воспаления лимфоузлов на затылке
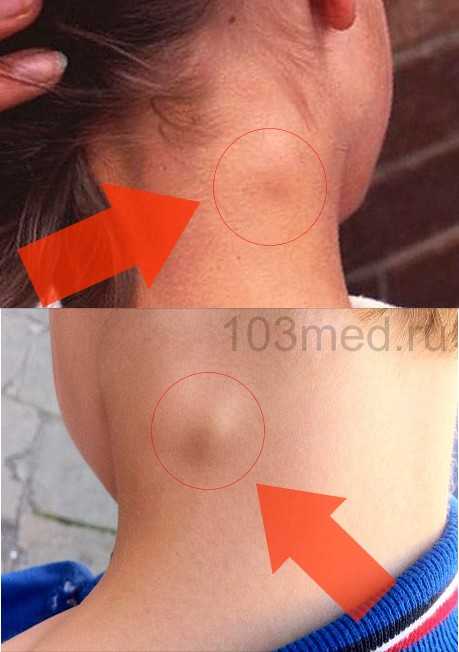
Затылочные лимфоузлы расположены на задней поверхности шеи и в норме не прощупываются и не визуализируются. То есть при отсутствии патологических процессов здоровый человек может даже не знать, где они находятся и каких они размеров. Фото расположения затылочных лимфоузлов вы видите справа.
При воспалении лимфоузлы увеличиваются и на шее сзади формируются округлые бугорки, которые могут быть крайне болезненными при пальпации. Боль может также проявляться и без давления на очаг воспаления, что свидетельствует об остром процессе. Кожа на месте лимфоузла выглядит обычно, однако, местная температура тела повышается. Набухание лимфоузлов на затылке может быть, как двусторонним, так и односторонним. Часто этот процесс сопровождается следующими симптомами:
- Повышение температуры, лихорадка, озноб;
- Признаки интоксикации организма, тошнота, головокружение, отсутствие аппетита;
- При нагноении область вокруг лимфоузла краснеет и становится рыхлой на ощупь, появляется пульсирующая боль. При пальпации раздается хруст, который напоминает звук, как если бы вы наступили на снег морозным утром.
Так как лимфаденит не развивается как самостоятельное заболевание, а является вторичным, то к описанной картине могут присоединятся симптомы основной патологии.
Причины воспаления лимфоузлов на затылке
Лимфаденит может быть специфическим и неспецифическим.
Специфический лимфаденит является диагностическим симптомом тяжелых инфекционных заболеваний, которые нужно исключить в первую очередь:
Также воспаление затылочных лимфоузлов может указывать на лейкемию или ревматоидный артрит.
Неспецифический лимфаденит развивается вследствие наличия очага инфекции в непосредственной близости от лимфоузлов. В этом случае чаще всего речь идет о хронических процессах, таких как:
Лимфаденит может также свидетельствовать о развитии аллергической реакции или, напротив, о снижении иммунитета. Затылочные лимфоузлы также могут увеличиваться в терминальных стадиях рака у некоторых категорий больных.
Диагностика
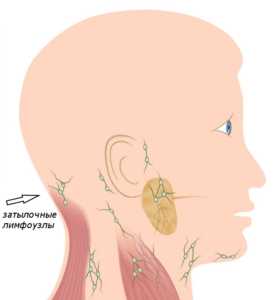
Как только вы обнаружили, что у вас увеличились лимфоузлы на шее, необходимо немедленно посетить врача. Если симптомы нарастают стремительно и отмечается общее недомогание и резкий скачок температуры тела, то стоит вызвать скорую помощь. Быстрое развитие клинической картины может указывать на развитие тяжелых осложнений, например, менингита.
Любые диагностические мероприятия при лимфадените начинаются с внешнего осмотра, который проводит врач. Обязателен сбор анамнеза.
Если отсутствуют явные причины воспаления шейных лимфоузлов, например, ангина или корь, то проводится инструментальное обследование. Для исключения туберкулеза и рака грудной клетки может назначаться флюорография или рентген, а также соответствующие анализы крови.
Если установить этиологический фактор вышеописанными методами не представляется возможным, то назначается биопсия патологически увеличенного узла с последующим исследованием содержимого.
Все диагностические мероприятия должны проводиться незамедлительно, так как сохраняется высокий риск развития неотложных состояний.
Воспаление затылочных лимфоузлов: лечение
В случае увеличения лимфоузлов на затылке эффективной является только терапия основного заболевания. До приезда врача можно приложить холодный компресс на пораженную область и при необходимости принять жаропонижающее или обезболивающее. Лимфоузлы ни в коем случае нельзя греть. Это относится к лимфадениту любой локализации, в том числе и затылочному. Гнойный процесс в этом случае может стать более активным, что приведет к развитию сепсиса – тяжелого неотложного состояния, которое характеризуется высокой смертностью.
Для лечения заболеваний, при которых воспаляются лимфоузлы на затылке применяются препараты различных фармакологических групп:
- Антибиотики;
- Противовоспалительные;
- Иммуномодуляторы и многие другие.
Лечение может проводиться как в стационаре – в случае обнаружения туберкулеза или онкозаболеваний – или амбулаторно (отиты, ангина, запущенный кариес, заболевания десен и так далее).
Если инфекционный процесс носит хронический характер, то для эффективного лечения целесообразно сделать посев мокроты или гнойного отделяемого на чувствительность к антибиотикам. Слишком велик шанс, что за годы лечения обострений микроорганизмы выработали лекарственную устойчивость к наиболее распространенным препаратам.
Осложнения лимфаденита
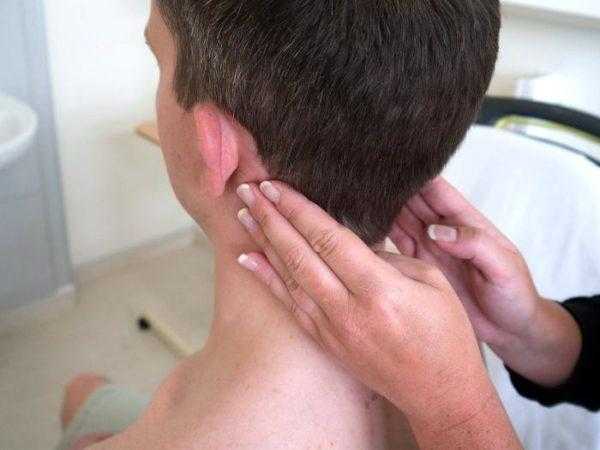
При отсутствии своевременной и адекватной терапии воспаление лимфоузлов на затылке может явиться причиной генерализованного сепсиса. При этом инфекция и токсины попадают в кровяное русло и молниеносно разносятся по всему организму. Процесс протекает очень быстро, и симптоматика нарастает мгновенно. Прогноз при таком исходе в целом неблагоприятный. Необходима немедленная медицинская помощь в условиях стационара с отделением интенсивной терапии и реанимации.
Близкое расположение шейных лимфоузлов к головному мозгу может способствовать развитию менингита, который протекает очень тяжело и характеризуется высокой летальностью и грозными осложнениями.
Особенно пристального внимания заслуживает увеличение лимфоузлов на затылке у маленьких детей, беременных женщин и людей с иммунодефицитами, так как эти группы особенно восприимчивы к любым инфекциям и имеют серьезные ограничения по некоторым видам диагностических процедур и лекарственной терапии.
bezboleznej.ru


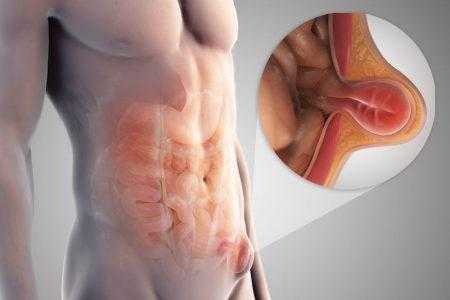 Рисунок 1. Схематическое изображение паховой грыжи Паховая грыжа (ПГ) – это заболевание, при котором образуется выпячивание органов брюшной полости под кожу через естественные отверстия в паховой области живота. Это всего лишь одна из разновидностей грыж, но по частоте встречаемости она занимает лидирующее место у лиц среднего и старшего возраста. (Рис. 1)
Рисунок 1. Схематическое изображение паховой грыжи Паховая грыжа (ПГ) – это заболевание, при котором образуется выпячивание органов брюшной полости под кожу через естественные отверстия в паховой области живота. Это всего лишь одна из разновидностей грыж, но по частоте встречаемости она занимает лидирующее место у лиц среднего и старшего возраста. (Рис. 1)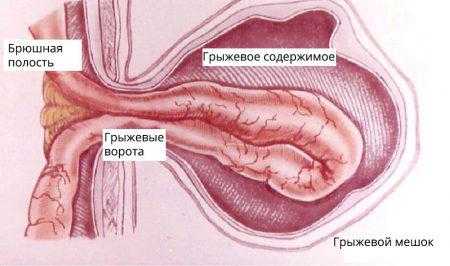 Рисунок 2. Анатомическая структура грыжи Анатомическая структура грыжи (Рис. 2) состоит в следующем:
Рисунок 2. Анатомическая структура грыжи Анатомическая структура грыжи (Рис. 2) состоит в следующем: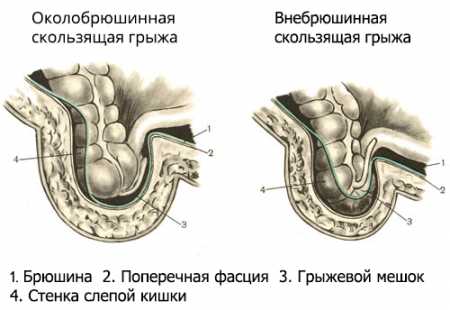 Рисунок 3. Скользящая грыжа
Рисунок 3. Скользящая грыжа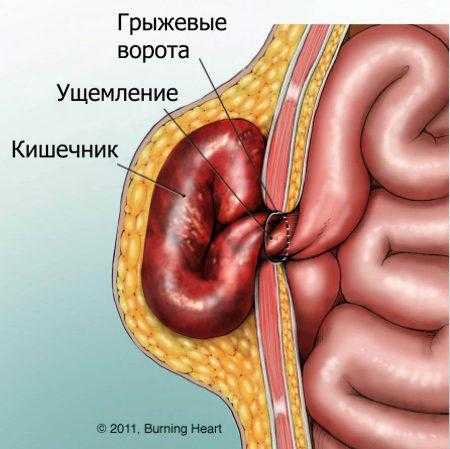 Рисунок 4. Ущемленная паховая грыжа
Рисунок 4. Ущемленная паховая грыжа Рисунок 5. Эффективность бандажного пояса для лечения паховой грыжи очень низкая Очень часто мужчинам рекомендуют использовать бандажный пояс для паховой грыжи, которому ошибочно приписывают огромный лечебный эффект. Но его нужно использовать только в том случае, когда операция противопоказана, например, при онкологической патологии, тяжелой сопутствующей патологии нервной, сердечно-сосудистой системы. При невправимых грыжах применение бандажа противопоказано. (Рис. 5)
Рисунок 5. Эффективность бандажного пояса для лечения паховой грыжи очень низкая Очень часто мужчинам рекомендуют использовать бандажный пояс для паховой грыжи, которому ошибочно приписывают огромный лечебный эффект. Но его нужно использовать только в том случае, когда операция противопоказана, например, при онкологической патологии, тяжелой сопутствующей патологии нервной, сердечно-сосудистой системы. При невправимых грыжах применение бандажа противопоказано. (Рис. 5)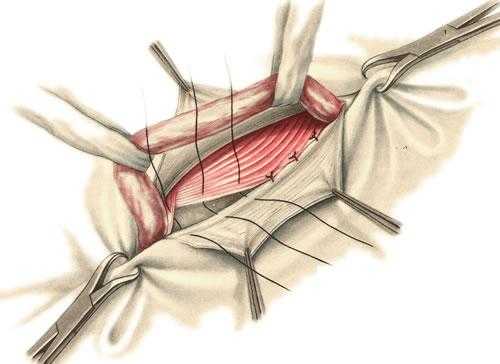 Рисунок 6. Метод Бассини
Рисунок 6. Метод Бассини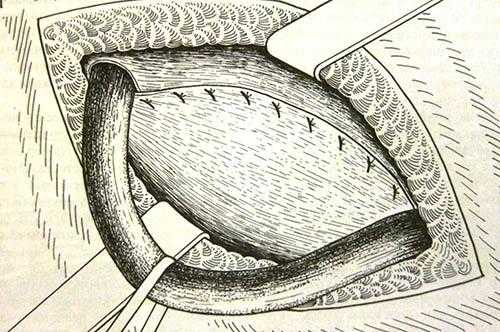 Рисунок 7. Метод Постемпского
Рисунок 7. Метод Постемпского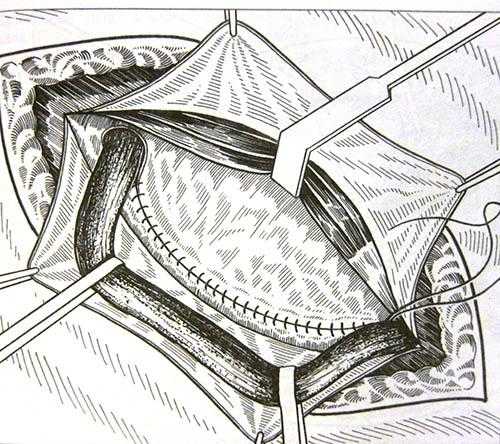 Рисунок 8. Метод Шоулдайса
Рисунок 8. Метод Шоулдайса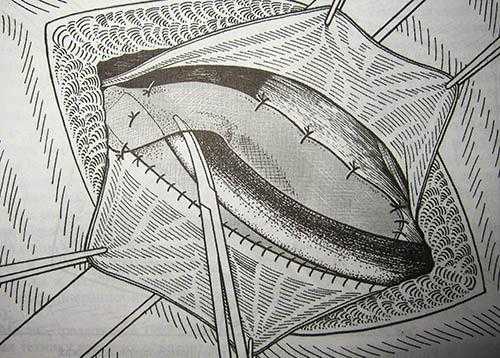 Рисунок 9. Метод Лихтенштейна
Рисунок 9. Метод Лихтенштейна Рисунок 10. Метод plug and patch
Рисунок 10. Метод plug and patch Рисунок 12. Внутрибрюшинный метод
Рисунок 12. Внутрибрюшинный метод Рисунок 13. Внебрюшинный метод
Рисунок 13. Внебрюшинный метод





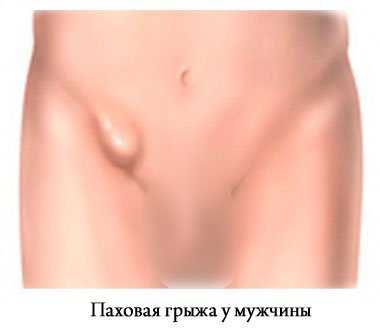

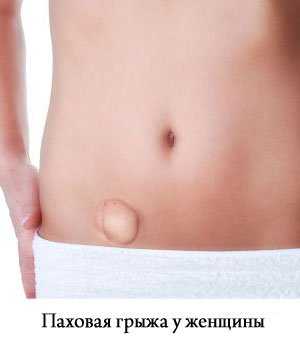
 Паховая грыжа — патологическое выпячивание брюшины в полость пахового канала
Паховая грыжа — патологическое выпячивание брюшины в полость пахового канала Сильный длительный плачь грудного ребенка – предрасполагающий фактор паховой грыжи
Сильный длительный плачь грудного ребенка – предрасполагающий фактор паховой грыжи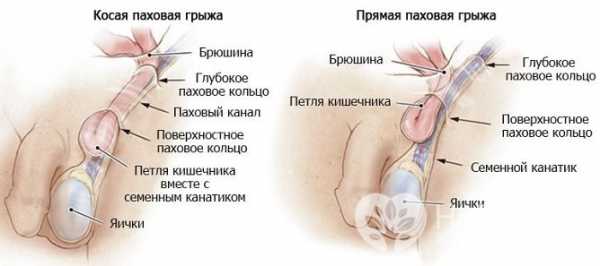 Косая и прямая паховые грыжи
Косая и прямая паховые грыжи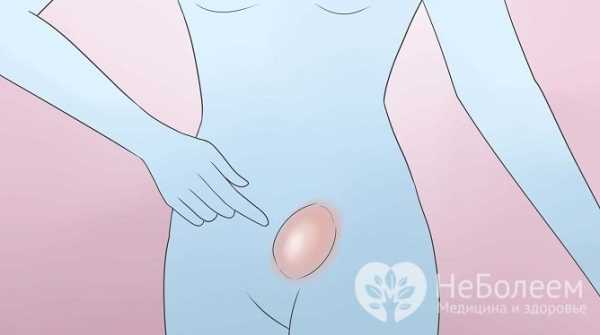 Основной симптом паховой грыжи – округлое выпячивание в области паха, доставляющее боль и дискомфорт
Основной симптом паховой грыжи – округлое выпячивание в области паха, доставляющее боль и дискомфорт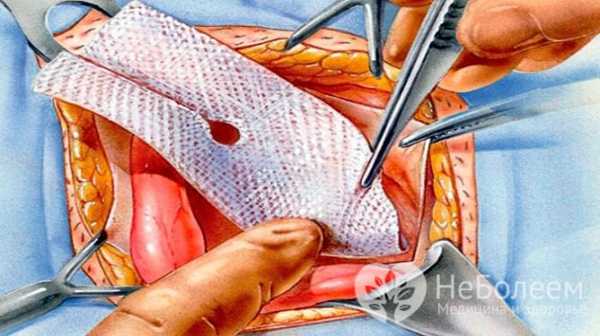 Операция при паховой грыже открытым способом
Операция при паховой грыже открытым способом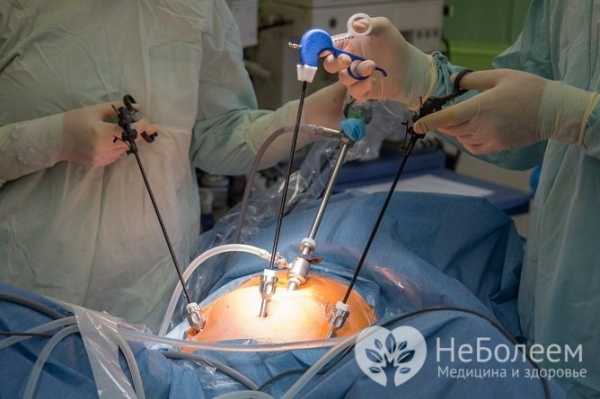 Лапароскопическая операция при паховой грыже
Лапароскопическая операция при паховой грыже
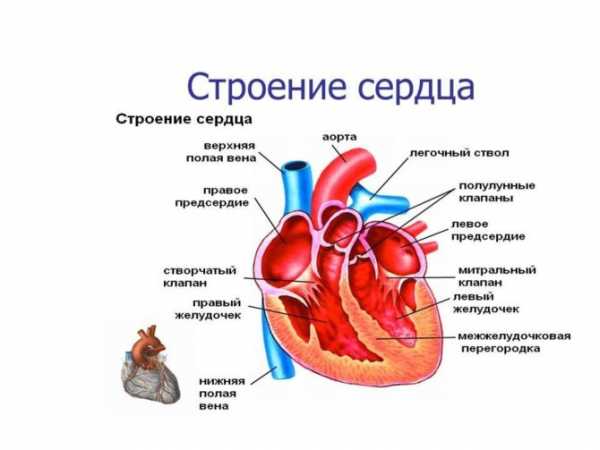
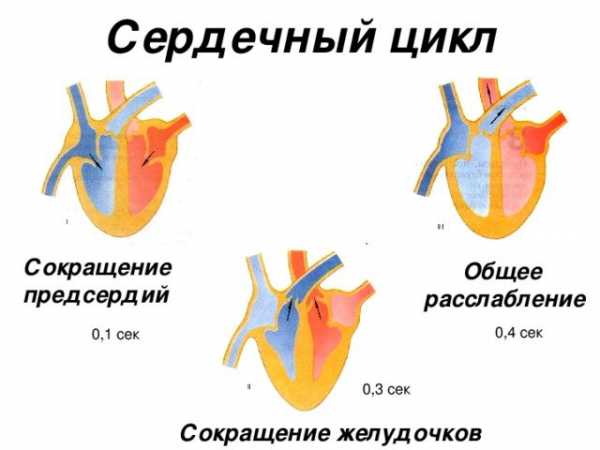
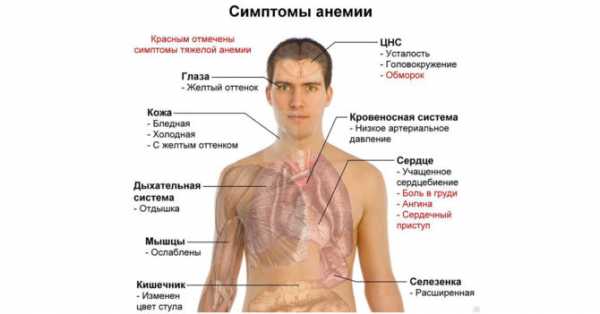
 Капилляры – самые мелкие сосуды в организме человека, но даже на них отражается работа сердца. Их стенки колеблются в такт сердечным сокращениям, однако в норме это можно определить только с помощью специальных приборов. Заметный невооруженным глазом капиллярный пульс – признак патологии.
Капилляры – самые мелкие сосуды в организме человека, но даже на них отражается работа сердца. Их стенки колеблются в такт сердечным сокращениям, однако в норме это можно определить только с помощью специальных приборов. Заметный невооруженным глазом капиллярный пульс – признак патологии.
 Таким образом, пульс человека (норма по возрасту указана выше) не всегда определяется на периферических артериях. Это, однако, не означает, что и сердце тоже не сокращается. Возможно, причина в снижении фракции выброса.
Таким образом, пульс человека (норма по возрасту указана выше) не всегда определяется на периферических артериях. Это, однако, не означает, что и сердце тоже не сокращается. Возможно, причина в снижении фракции выброса.









 Повышение густоты крови опасно для организма. Это состояние способствует образованию тромбов и появлению варикоза. Как следствие ухудшается проходимость сосудов и питание органов, что приводит к приступам инсульта и инфаркта.
Повышение густоты крови опасно для организма. Это состояние способствует образованию тромбов и появлению варикоза. Как следствие ухудшается проходимость сосудов и питание органов, что приводит к приступам инсульта и инфаркта.
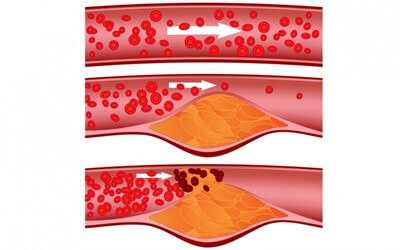











 Слишком густая кровь у человека — серьезная проблема не только кровеносной, но и сердечно-сосудистой, а также других систем в организме.
Слишком густая кровь у человека — серьезная проблема не только кровеносной, но и сердечно-сосудистой, а также других систем в организме.


 Плакат со сладостями.
Плакат со сладостями. Буква из веточек.
Буква из веточек. Подарок маме на День Рождения своими руками.
Подарок маме на День Рождения своими руками. Резинка для волос своими руками.
Резинка для волос своими руками. Букет из клубники.
Букет из клубники. Карандашница своими руками.
Карандашница своими руками. Ваза из ниток.
Ваза из ниток. Как сделать вазу из ниток.
Как сделать вазу из ниток. Ваза из бутылки и ниток.
Ваза из бутылки и ниток. Как сделать вазу из бутылки и ниток.
Как сделать вазу из бутылки и ниток.


















































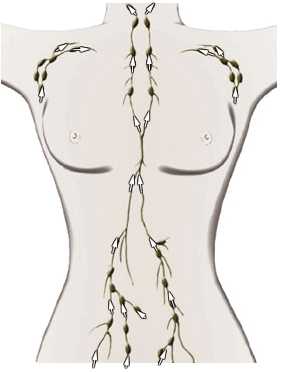 Лимфа (лат. lympha) — биологическая жидкость, которая выполняет роль соединительной ткани. В теле взрослого человека она колеблется от 1,5 до 2 литров. В ее состав входит большое количество кровяных лимфоцитов и белка.
Лимфа (лат. lympha) — биологическая жидкость, которая выполняет роль соединительной ткани. В теле взрослого человека она колеблется от 1,5 до 2 литров. В ее состав входит большое количество кровяных лимфоцитов и белка. Группы лимфатических узлов.
Группы лимфатических узлов.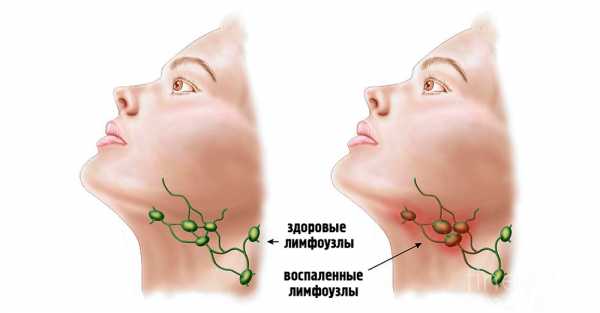 При слабом иммунитете, наличии в организме вредоносных бактерий, накоплении раковых клеток или развитии опухолей, лимфоузлы начинают реагировать на данные проблемы воспалительными процессами.
При слабом иммунитете, наличии в организме вредоносных бактерий, накоплении раковых клеток или развитии опухолей, лимфоузлы начинают реагировать на данные проблемы воспалительными процессами.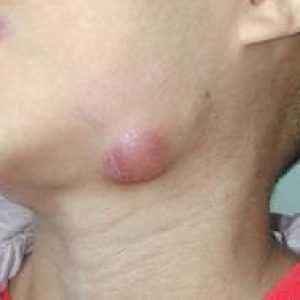
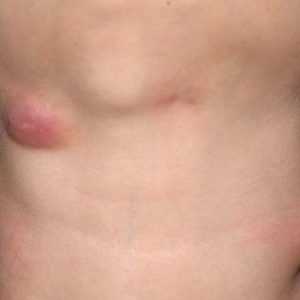
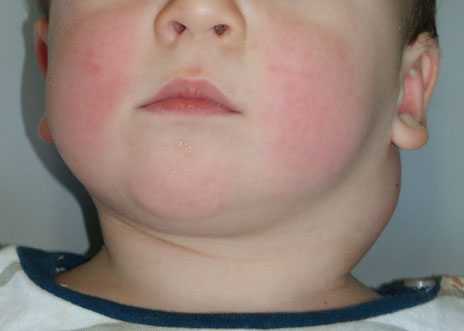
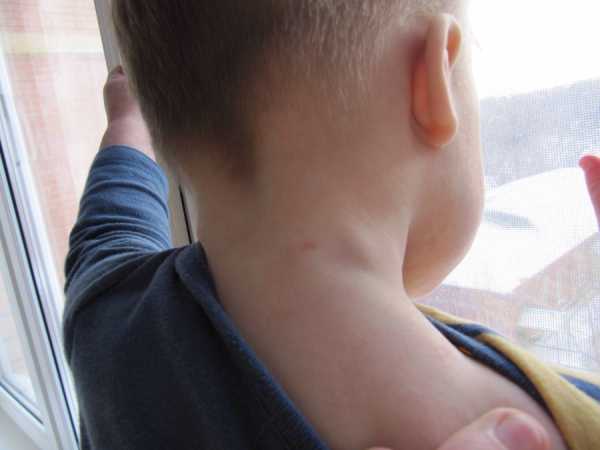
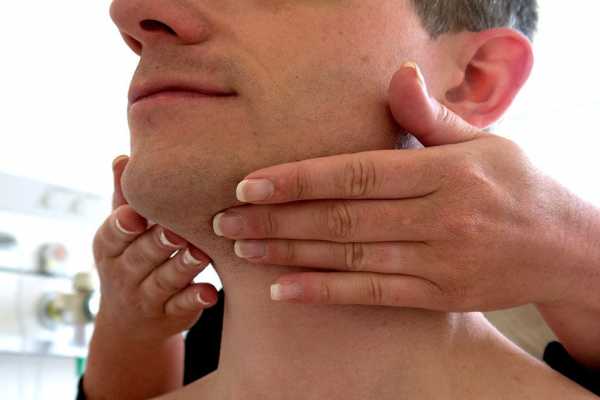
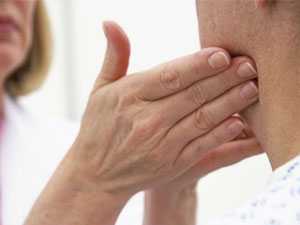
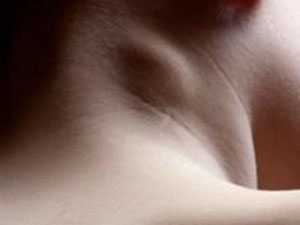
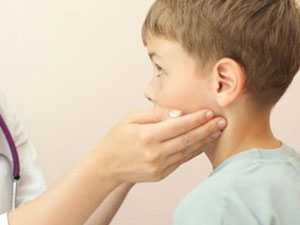
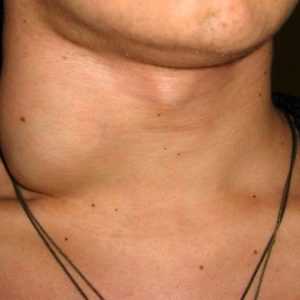 Воспаление лимфоузлов на шее у взрослого человека – фото
Воспаление лимфоузлов на шее у взрослого человека – фото 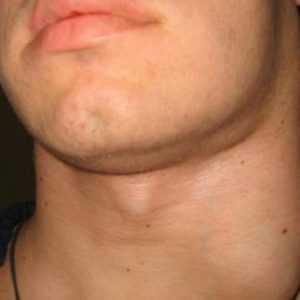


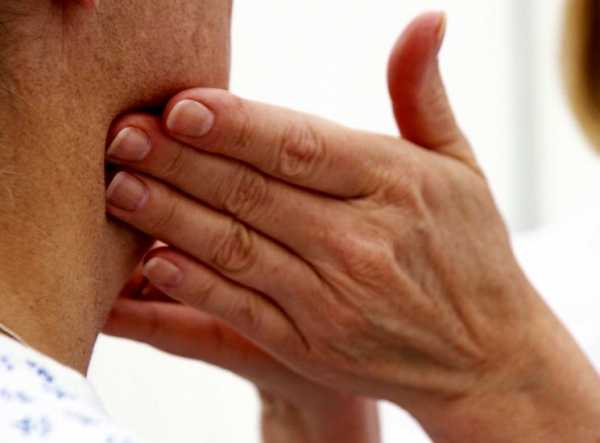
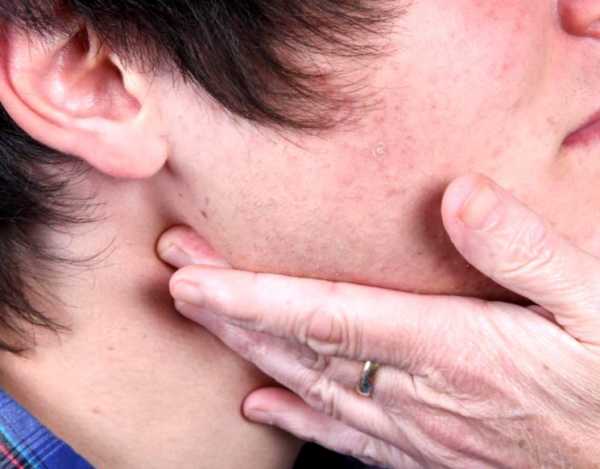


 Шейный лимфаденит подразделяется на:
Шейный лимфаденит подразделяется на: Важно помнить, что использование народных методов может как помочь в лечении и ускорить выздоровительный процесс, так и навредить.
Важно помнить, что использование народных методов может как помочь в лечении и ускорить выздоровительный процесс, так и навредить.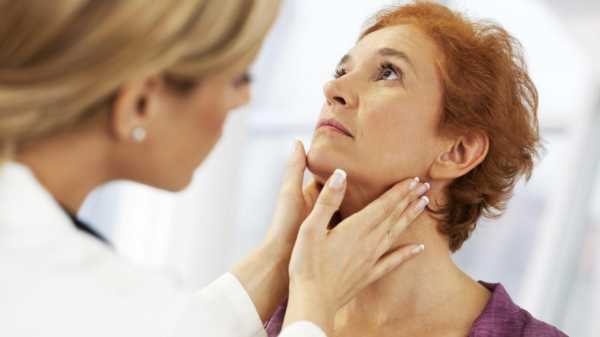


 nhs.uk
nhs.uk
 mayoclinic.org
mayoclinic.org












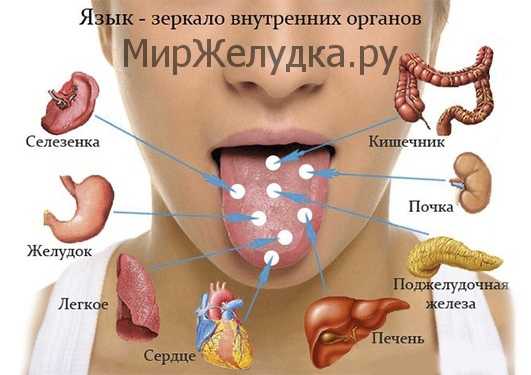
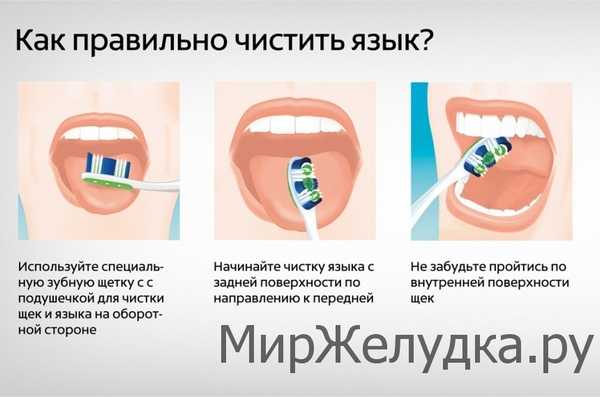 Фото: Чистка налета на языке
Фото: Чистка налета на языке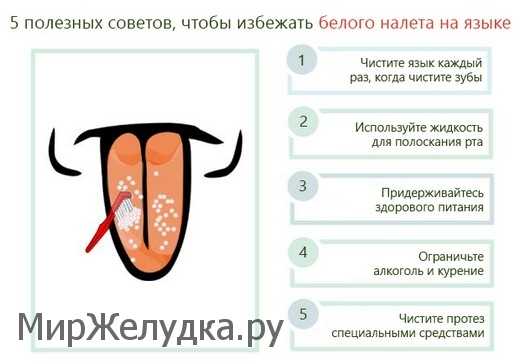









 Описторхоз. Как защитить свою печень от паразитов
Описторхоз. Как защитить свою печень от паразитов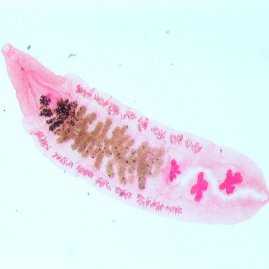


 Описторх
Описторх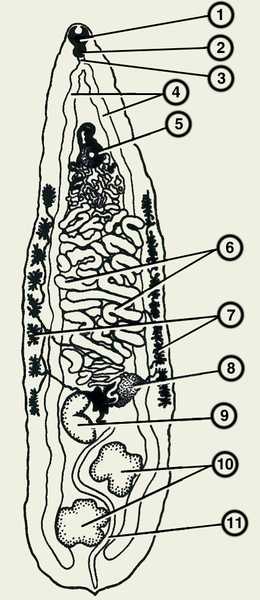 Форма описторхов
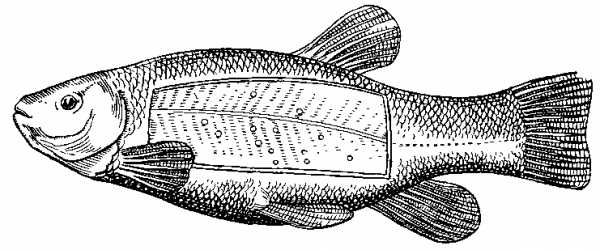
Форма описторхов Основной источник заражения — речная рыба
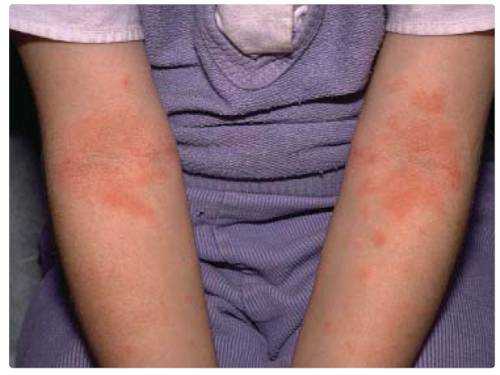
Основной источник заражения — речная рыба Один из симптомов — зуд
Один из симптомов — зуд Многие люди не догадываются, сколько проблем со здоровьем возникает из-за паразитов, населяющих человеческий организм. Только задумайтесь! На планете обитает более 150.000 разновидностей гельминтов. В России известно около 20 тыс. И эта картина стремительно меняется в сторону увеличения. Одним из тяжелейших заболеваний является описторхоз. Что это такое и будет описано в этой статье.
Многие люди не догадываются, сколько проблем со здоровьем возникает из-за паразитов, населяющих человеческий организм. Только задумайтесь! На планете обитает более 150.000 разновидностей гельминтов. В России известно около 20 тыс. И эта картина стремительно меняется в сторону увеличения. Одним из тяжелейших заболеваний является описторхоз. Что это такое и будет описано в этой статье. Симптомы
Симптомы  Как распознать описторхоз?
Как распознать описторхоз? Сразу нужно обратить внимание, что лечить данное заболевание необходимо комплексно и обязательно под наблюдением врача. Самолечение в данном случае недопустимо!
Сразу нужно обратить внимание, что лечить данное заболевание необходимо комплексно и обязательно под наблюдением врача. Самолечение в данном случае недопустимо! Профилактика
Профилактика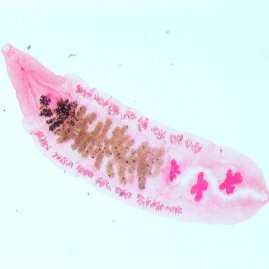






















































 sky_dream/Depositphotos.com
sky_dream/Depositphotos.com alex9500/Depositphotos.com
alex9500/Depositphotos.com