Какой нормальный пульс у человека в спокойном состоянии
Когда человек обратился за скорой помощью, первым что проверяют, это частоту сердечных сокращений у обратившегося. Пульс в покое показывает характер работы сердечно-сосудистой системы и должен составлять определенный интервал.
По частоте ударов можно определить наличие происходящих в организме воспалительных процессов, нарушений в работе сердца. Поэтому очень важно знать какой нормальный пульс у человека.
Характеристика пульса

С помощью работы сердечной мышцы происходит непрерывная работа кровеносной системы. Во время прохождения крови по артериям и венам, из-за сопротивления давления происходят ее удары о стенки сосудов.
Пульсовые удары можно ощутить в тех местах, где сосуды расположены близко к поверхности. Такие толчки называют пульсом. Они измеряются частотой ударов в минуту.
Составляющей ритма являются сокращения сердечной мышцы. Какой пульс у человека, зависит от факторов, по которым определяют ритм сердца.
Выделяют следующие виды пульса:
- венозный пульс определяется на крупных шейных венах и вблизи сердца;
- артериальным называют колебания от толчков в артериях, которые возникают при наполнении кровью.
При измерении показателей пульсации нужно знать следующие характеристики:
- объем крови после поступления в артерию определяет наполнение пульсовых толчков;
- с помощью пульсации определяются частота средних колебаний в стенках;
- время между толчками в пульсе определяет ритм.
Характер пульса у нормального человека может зависеть от некоторых факторов, таких как физиологические особенности, особенности окружающей природной местности, возраст пациента. Учитывать нужно также пол исследуемого. У мужчин средние удары ниже, чем у женщин.
Выделяют причины, которые влияют на частоту нормальной работы сердца:
- К физиологическим особенностям относятся частые стрессы, частые силовые нагрузки на организм, характер принимаемой пищи. Тяжелые продукты, алкоголь, курение способствуют усилению частоты ударов сердца. Малоподвижная и психологически спокойная работа, а также состояние сна дают более медленные показатели ритма.
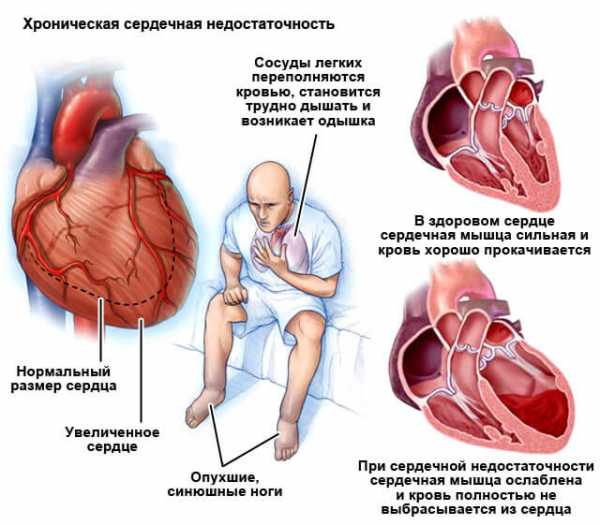
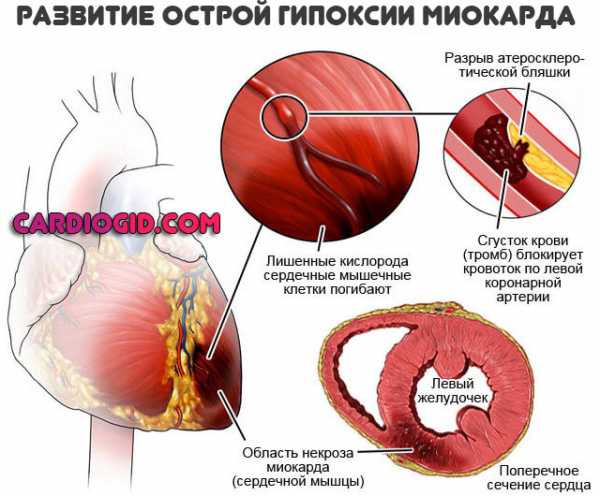
- К патологическим особенностям относят заболевания, которые влияют на пульс человека. Это воспалительные процессы, вызванные инфекционными заболеваниями, такими как бронхит, пневмония и др. Хронические заболевания, например астма, также вызывают учащенный ритм. При проблемах и заболеваниях сердца ритм должен быть нерегулярный и имеет свои особенности. Нормальными показателями сердцебиения у людей, страдающих заболеваниями сердечно-сосудистой системы, являются индивидуальные показатели.
Измерение пульса

Самым доступным методом измерения пульса является его пальпация. Ритм определяют на лучевой артерии области запястья.
При исследовании кисть и рука должны находиться в расслабленном состоянии. Для точности результата стоит измерить показатели на обеих руках. Стандартные процедуры может проводить нуждающийся в измерении себе сам.
При стабильной работе здорового сердца пульс измеряют в течении пол минуты, а результат удваивают. При наблюдении отклонений, исследование проводят в течение одной минуты, соблюдая норму процедуры.
Показатели ритма

Возраст напрямую влияет на нормальные показатели пульса. Так удары новорожденного младенца более частые, чем у взрослого человека.
Изменение показателей считается нормальным процессом, обусловленным тем, что чем младше ребенок, тем меньше его размеры сердца, соответственно оно сокращается более часто.
В нормальном состоянии удары достигают среднее значение в 120 ударов у детей дошкольного возраста. С ростом человека, увеличивается размер органа, и нормой его сокращений становятся более медленные интервалы.
Люди преклонного возраста имеют частоту на 5-10 единиц выше. Это обусловлено изменением в работе всех органов. Функционирование всех систем, в том числе сердечно-сосудистой перестраивается.
Показатели у здорового человека по возрастам:
- до 1 месяца – 110 — 160 уд. в минуту
- от 1 месяца до года – 100 — 160
- от года до 3 лет – 95 – 150
- от 4 до 6 лет – 85 — 125
- от 6 до 8 лет – 80 — 120
- от 10 до 12 лет – 60 – 100
- от 12 до 15 лет – 55 -95
- от 15 до 50 лет – 60 — 80
- от 50 до 60 – 65 — 85
- от 60 до 80 – 70 — 90
При физических нагрузках сердцу необходимо более быстро работать, чтобы обеспечить восполнение избыточного расхода кислорода в тканях.
Увеличение частоты ударов до 130 является естественным процессом и не требует остановки тренировки. Если же уровень достигает 170 единиц, то кардиологи при таких состояниях рекомендуют приостановить выполнение упражнений, во избежание появления пограничного синдрома.
У профессиональных спортсменов сердце более выносливое и приспособлено к тяжелым нагрузкам, поэтому частота его работы более низкая и оптимальный пульс составляет 40 – 45 ударом в минуту. Хорошая натренированность этого органа позволяет спортсмену находиться долгое время в состоянии физического напряжения.
Нормальный пульс в состоянии покоя у женщин превышает возрастные показатели на 7-8 ударов. Ритм у взрослой девушки может достигать 87 ударов, тогда как у парня в этом возрасте максимальное значение – 80.
На ранней стадии климакса, который начинается от 35 лет, может наблюдаться повышенное сердцебиение. Это нельзя считать показателем нарушения работы сердечной мышцы.
При гормональных изменениях в организме у женщин снижается в крови объем вырабатываемого гормона эстрогена, что влечет за собой временные сердечные колебания.
Особенности измерения пульса у детей
У новорожденных детей измерение пульса проводится на сонной артерии. В этом месте сокращения ощущаются методом пальпации в любых условиях. При диагностике в более старшем возрасте пальпация проводится в области ладонной поверхности, как и у взрослых.
У ребенка в течение дня показатели биения сердца изменяются. Это связанно с активным изменением активности ребенка, особенно дошкольного возраста и у школьников младших классов.
Интенсивная физическая активность часто сменяется спокойными видами деятельности. Так же дети больше подвержены психоэмоциональной нестабильности, что влечет за собой колебания сердечного ритма в течение суток. Поэтому для получения более достоверных результатов, перед измерением необходимо чтобы ребенок находился в спокойном эмоциональном и физическом состоянии 5-10 минут.
После выравнивания дыхания, исследование проводится лёжа. Ночью, когда организм восстанавливается во время сна, приходит в норму работа всех органов.
Поэтому наиболее информативным и оптимальным временем для измерения пульса у детей является утро, желательно сразу после пробуждения.
Также для сравнения данных можно проводить исследование в середине ночи. Таким образом, можно вывести средний показатель ритма.
Нормальные отклонения
На отклонения от среднего пульса и давления у человека в норме могут влиять внешние и внутренние воздействия и процессы.
На интервал сокращений может влиять следующее:
- Беременность. Сердце женщины вовремя вынашивания ребенка переливает в полтора раза больше крови, чем в обычном состоянии. В связи с этим увеличиваются границы частоты ударов для этой категории девушек. Сокращения увеличиваются и могут достигать 110 ударов в минуту. Если беременная практикует даже умеренные физические упражнения для подготовки к родам, то во время этих занятий удары могут ускоряться до 140 единиц в минуту. Также в первом триместре при наблюдении токсикоза может быть повышение ритма сокращений.
- Ускорение сокращений может наблюдаться у здоровых женщин при эмоциональных всплесках.
- У спортсменов и любителей активного времяпровождения норма пульса снижена на 10 процентов.
- Рост человека влияет на частоту сердечных сокращений. У низких людей ритм выше, чем у представителей с высоким ростом.
- Температура воздуха и его насыщенность кислородом. Долгое пребывание в душном помещении влияет на ускорение сердечных сокращений.
- Во время нахождения в состоянии алкогольного опьянения ритмы биения сердца ускоряются.
- В состоянии переизбытка радости или под воздействие страха, когда повышается выработка адреналина в крови, частота сердечных сокращений возрастает.
Если отклонения связанны с внешними или внутренними временными факторами, а не от протекающих заболеваний, добиться восстановления ритма можно устранив эти воздействия и подождав некоторое время.
Например, восстановить эмоциональное спокойствие, полежать, отдохнуть. Чтобы восстановить сердцебиение после еды достаточно подождать полчаса.
После выполнения умеренных физических упражнений, длительной ходьбы, нормальное сердцебиение приходит через 5 минут.
Нормальная работа сердечно-сосудистой системы обеспечивает более здоровое функционирование всех органов.
Показатели составляют общую картину здоровья человека. Поэтому лучше проводить диагностику со стабильной периодичностью. Хорошо, когда родители или медицинские работники школы учат этому методу подрастающих детей.
Загрузка…kardiobit.ru
Каким должен быть пульс здорового человека и как его измерять
С развитием технологий и ростом среднего уровня жизни в мире многие люди начали уделять больше внимания своему здоровью. Множество гаджетов от различных производителей сегодня оснащаются пульсометрами, позволяющими следить за работой сердца, однако редкий владелец смарт-часов или фитнес-трекера знает показатели нормальной частоты сердечных сокращений в тех или иных условиях.
Вконтакте
Google+

Нормальный пульс
Общеизвестно, что при отсутствии проблем с сердечно-сосудистой системой «мотор» взрослого человека сокращается примерно 60-80 раз в минуту. При этом частота пульса сначала снижается, а затем возрастает на протяжении жизни. Так, пульс новорожденного находится около отметки 140 ударов в минуту, к трем годам падает до 90, а в подростковом возрасте устанавливается на уровне 60-70 уд/мин. После 30-ти лет частота сердечных сокращений снова начинает расти на 5-10 уд/мин на каждые 5-10 лет в зависимости от особенностей организма и образа жизни.
Нормальный пульс также несколько отличается по половому признаку — женское сердце в среднем меньше мужского и ему требуется больше сокращений для обеспечения достаточной циркуляции крови в сосудах.
Физические нагрузки и спорт

Во время активного занятия спортом пульс здорового человека может возрастать до 150 и выше уд/мин, но если частота сокращений достигает отметки в 200 уд/мин, следует сделать паузу и снизить нагрузки в дальнейшем. При этом тренированное сердце спортсмена или человека, ведущего активный образ жизни, работает медленнее, чем у малоподвижного офисного работника.
ПО ТЕМЕ: 100-дневный воркаут — бесплатная программа тренировок, которая изменит ваше тело за 100 дней.
Как измерять пульс
Как уже говорилось выше, множество современных девайсов (Apple Watch, фитнес-трекеры от Xiaomi, Samsung и т.п.) могут выполнять данную функцию. Кроме того, существуют приложения для замера пульса при помощи камеры и вспышки обычного смартфона, лучшая из таких программ — Runtastic Heart Rate.

Конечно, существуют и специальные приборы, однако наиболее простым и эффективным методом определения частоты сердечных сокращений остается пальпация (измерение на ощупь), позволяющая точно подсчитать количество ударов и определить аритмические отклонения.
При этом следует учитывать, что пульс в лежачем, сидячем и стоячем положениях тела может отличаться, небольшая разница присутствует даже между запястьями левой и правой руки.
ПО ТЕМЕ: Обзор комплекса домашних упражнений 7-минутной фитнес-программы тренировок от Johnson & Johnson.
Причины отклонений пульса от нормы
Среди наиболее распространенных причин учащения или замедления сердечных сокращений можно выделить:
- Физические нагрузки и спорт;
- Секс;
- Сильный голод или, наоборот, переедание;
- Стресс;
- Употребление алкогольных напитков и наркотических средств;
- Курение;
- Менструальный цикл у женщин;
- Расслабляющий массаж и другие релаксационные процедуры.
Когда следует обращаться к врачу
Общепринятое отклонение, при котором следует навестить кардиолога и/или смежных специалистов — более 10% от нормы. То есть, при постоянной частоте сердечных сокращений более 90 уд/мин в возрасте до 30 лет, к примеру, визит к врачу откладывать не стоит.
Смотрите также:
Вконтакте
Google+
yablyk.com
Нормальный пульс у взрослого человека
Оказание экстренной медицинской помощи всегда начинается с измерения частоты сердечных сокращений. Нормальный пульс у взрослого человека – непостоянная величина, она зависит от многих факторов, часто свидетельствует о наличии серьезных патологий. Какие показатели считаются нормальными? Что может стать причиной их изменения?
Содержание:
От чего зависят нормальные показатели пульса
Пульс – один из наиболее важных критериев здоровья человека, он показывает ритм и частоту сердечных сокращений, по нему можно судить об эластичности сосудов, состоянии миокарда.
При физических нагрузках, сильных эмоциях сердце начинает быстрее биться, пульс учащается. У здорового человека такое состояние длится недолго, в течение 5–6 минут ритм сердца восстанавливается. Значение имеет не только частота сокращений, но и их ритмичность. Неритмичные колебания указывают на эмоциональную перегрузку, гормональные нарушения, злоупотребление кофе.
Важно! Нормальный пульс у взрослого человека в покое равен 60–80 даров в минуту. Увеличение показателей называют тахикардией, снижение – брадикардией.
От чего зависит нормальная частота пульса:
- Снижение частоты сердечных сокращений происходит во время ночного отдыха, в горизонтальном положении – при этом такое состояние не относят к брадикардии.
- Частота сердечного ритма зависит от времени суток, самые низкие показатели ночью, пульс утром начинает увеличиваться, максимального значения достигает к обеду.
- Сердце начинает интенсивнее сокращаться под воздействием чая, кофе, спиртных напитков. Спровоцировать тахикардию могут некоторые лекарственные препараты.
- Тахикардия всегда возникает во время тяжелой работы, спортивных тренировок.
- Учащенное сердцебиение возникает при сильных положительных и отрицательных эмоциях.
- Если у человека высокая температура, на улице жарко, то частота сердечных сокращений увеличивается.

У женщин показатели пульса несколько выше, нежели у мужчин. В период климакса часто бывает тахикардия, которая вызвана гормональными колебаниями. Пульс нетренированного человека отличается от спортсменов, при регулярных физических нагрузках частота сердечных сокращений становится меньше.
Какой нормальный пульс у человека
Частота сердечных сокращений зависит от пола и возраста, физической подготовки, эмоциональной стабильности.
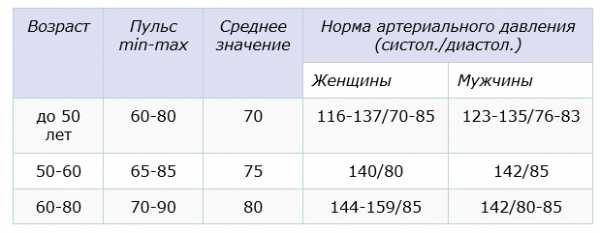
Таблица средних значений пульса в зависимости от возраста
| Возраст | Частота сердечных сокращений (уд/ мин) |
| до 40 лет | 70 |
| 40–50 лет | 72 |
| 50–60 лет | 74 |
| старше 60 лет | 79 |
У новорожденных детей нормальный пульс составляет в среднем 140 ударов. По мере взросления показатели снижаются, в подростковом возрасте средняя частота сердечных сокращений – 75 ударов.
У женщин показатели больше в среднем на 7–8 единиц. При раннем климаксе у женщин в 35–40 лет часто начинается тахикардия, которая не всегда указывает на наличие сердечных патологий – так организм реагирует на снижение содержания эстрогена в крови.
Когда допустимы отклонения от нормы
Нормальное давление и пульс у взрослого человека понятие относительное, на показатели влияют различные внешние и внутренние факторы.
Факторы, которые влияют на количество сердечных сокращений у здоровых людей:
- Женщины более эмоциональны, поэтому приступы тахикардии у них случаются чаще, нежели у мужчин.
- Во время беременности сердце перекачивает на 1,5 л крови больше. Какой нормальный пульсу беременных? Допускается увеличение показателей до 110 уд/мин. При занятиях спортом – до 140 единиц. Частота сердечных сокращений возрастает во время раннего токсикоза.
- Стабильное снижение показателей на 10% допускается спортсменов, людей, которые предпочитают активный отдых.
- Если спорт подразумевает особую выносливость, то количество сердечных сокращений может уменьшиться до 45 уд/мин.
- У высоких людей показатели пульса несколько ниже, нежели у низкорослых мужчин и женщин.
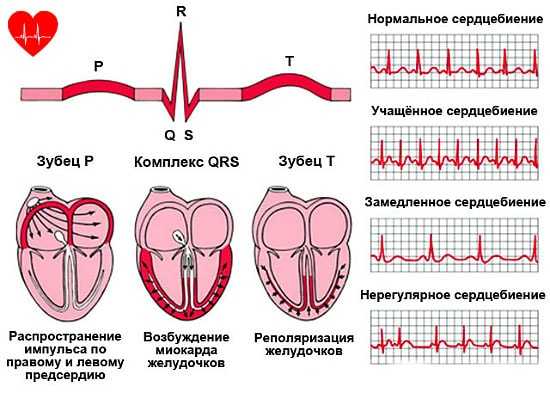
Важно! Кратковременное увеличение пульса у здорового человека 30 лет даже до 200 уд/мин не считается патологией. Если такие приступы случаются часто без особых причин, необходимо посетить врача.
При незначительном увеличении частоты сердечных сокращений нормализовать их можно при помощи капель боярышника, пиона, пустырника, корвалол.
Как измеряется пульс
Частоту сокращения сердца определяют по пульсирующим ударам в артериях. Лучше всего прощупываются они на внутренней стороне запястья, поскольку здесь кожные покровы тонкие, сосуды расположены близко. При отклонении от нормы необходимо провести измерения на обеих руках. Прощупать пульс можно в сонной артерии, на виске, плечевой подключичной артерии.
У здорового человека достаточно посчитать количество ударов за 30 секунд, увеличить число в 2 раза. Если сокращения неритмичные, то измерения проводят в течение минуты.
Для проверки частоты сердечных сокращений нужно приложить 2 пальца на артерию, немного надавить. В положении лежа показатели будут несколько занижены. Чтобы отследить динамику, проводить измерение следует в одно и то же время.
Важно! Обязательно следует измерять пульс до, во время и после тренировки.
О чем может свидетельствовать тахикардия
Осмотр, измерение температуры и пульса, сбор анамнеза – обязательные этапы начальной диагностики. Любые отклонения от нормы не дают точные сведенья о диагнозе, они лишь помогают определить врачу возможные причины плохого самочувствия.
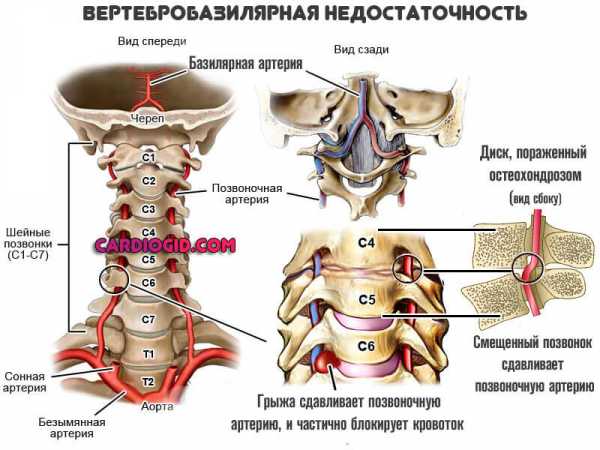
Патологическая тахикардия часто сопровождается головокружением, обмороками, что может свидетельствовать о нарушении кровоснабжения мозга. При нарушении коронарного кровообращения возникает боль в грудине. При учащенном пульсе часто бывает одышка, нарушение зрения, повышенное потоотделение, слабость и тремор конечностей.
Возможные причины тахикардии:
- врожденные и приобретенные пороки сердца и сосудов;
- интоксикация;
- хронические заболевания органов дыхания;
- кислородное голодание;
- гормональный дисбаланс.
Сердечный ритм часто учащается при наличии злокачественных опухолей, патологических изменениях в центральной нервной системе, воспалительных процессах, лихорадке, сильном болевом синдроме. У женщин сердце может сокращаться чаще на фоне обильных менструаций.
Пульс и давление не всегда взаимосвязаны, есть некоторые исключения. При нормальных показателях артериального давления увеличение числа сердечных сокращений может быть признаком ВСД, часто такое бывает при сильной интоксикации или высокой температуре. Гипертония в сочетании с учащенным пульсом возникает при эмоциональном и физическом переутомлении эндокринных патологиях, проблемах с сердцем и сосудами.
Гипотонии и высокие показатели сердечного ритма – наиболее опасное сочетание, которое возникает при серьезных патологиях. Такие показатели бывают при большой кровопотере, кардиогенном шоке. Чем ниже давление и чаше пульс, тем тяжелее состояние человека. В этом случае следует незамедлительно вызывать скорую помощь.
О чем свидетельствует брадикардия
Для оценки состояния здоровья необходимо знать не только, сколько ударов составляет нормальный пульс, но и о чем может свидетельствовать его резкое снижение. Если человек не занимается спортом регулярно, то его показатели сердечного ритма не должны быть очень низкими.
Причины уменьшения количества сердечных сокращений:
- гипоксия;
- отравление химическими веществами;
- менингит, наличие опухоли или отека мозга, черепно-мозговые травмы;
- передозировка лекарственными препаратами;
- заражение крови, поражение печени, брюшной тиф.
Патологическая брадикардия возникает при инфаркте, воспалении миокарда, интоксикации. Спровоцировать снижение сердечных сокращений может высокое внутричерепное давление, язва, расстройства эндокринного характера, ВСД. Пульс заметно снижается после приема лекарственных препаратов на основе наперстянки.
Малое количество сердечных сокращений при высоком давлении часто бывает у гипертоников, которые принимают бета-блокаторы.
Самостоятельное регулярное измерение пульса поможет вовремя распознать неполадки в организме, предотвратить развитие серьезных заболеваний. После 45 лет мерить частоту сердечных сокращений нужно обязательно – в этом возрасте сосуды начинают терять свою эластичность, что сказывается на работе сердца.
gipertonia03.ru
Какой нормальный пульс человека? :: SYL.ru
Из статьи можно узнать, какая норма пульса у человека, какие факторы на нее влияют, каковы причины отклонений. Также дается подробное описание того, как правильно измерить пульс и что он может «рассказать» человеку. Те, кто хочет постоянно знать его значения и не прилагать никаких усилий, найдут здесь простое решение для этого.
Пульс человека — что это?
При сокращении сердечных мышц кровь ритмично выталкивается из левого желудочка, и на сосудистых стенках артерии возникают колебания, растягивающие аортовые стенки. Далее импульсы передаются волновым движением через поток крови вдоль артерий, вызывая тем самым то, что мы называем пульсом. Поэтому по различным характеристикам импульсов можно судить о состоянии сердца. В древности знали об этом и могли диагностировать не только этот орган, но и весь организм. В Тибете эти знания передавались через поколения и дошли до наших дней, распространившись по всему миру.
В настоящее время узнать, какой пульс у человека, можно путем прощупывания вручную или измерением при помощи специальных приборов.
От чего зависит?
Причины, по которым пульс меняется, могут быть следующими:
- пол и рост: чем выше рост человека, тем медленнее у него бьется сердце;
- возраст;
- стрессы: при эмоциональных перегрузках частота импульсов может сильно расти;
- физические нагрузки;
- болезни;
- менструации у женщин;
- время суток;
- положение тела;
- алкоголь;
- принятие пищи.
Если на то нет определенных причин, пульс человека в минуту не будет сильно меняться. Небольшие колебания в зависимости от времени суток, положения тела и так далее быстро восстанавливаются. И это является нормой. Остановимся на некоторых причинах скачков более подробно.
Время суток и положение тела
Самые низкие показатели появляются рано утром и к ночи, а высокие — вечером. В активной фазе сна также можно заметить, как закрытые глаза быстро двигаются. Пульс здорового человека в минуту в то время, когда ему снятся сны, может достигать от ста до ста двадцати ударов в минуту.
Также имеет значение положение тела. В положении сидя и стоя в одно и то же время и при других одинаковых параметрах в минуту может быть на десять ударов больше, чем лежа. Оптимальным временем для замера является промежуток с одиннадцати до тринадцати часов дня. Именно в это время лучше всего измерять пульс человека.
Норма по возрасту

Самая частая норма пульса наблюдается у младенца — 140 ударов в минуту, которые к концу года сокращаются до 130-ти.
С двух лет импульсы составляют обычно 100 ударов.
С трех до семи лет — 95.
К четырнадцати годам 80 ударов в минуту обычно составляет пульс человека.
Норма по возрасту от восемнадцати до шестидесяти лет в большей степени зависит от состояния здоровья человека. В среднем она составляет от 60 до 80 ударов в минуту, но у спортсменов и хорошо тренированных людей показатель ниже: от 40 до 60-ти.
Но, начиная с шестидесяти лет, норма может несколько вырасти, но в среднем она составляет 65 ударов в минуту.
Перед смертью частота увеличивается примерно до 160.
Пульс у женщин и мужчин
Давно доказано, что у мужчин и у женщин нормы пульса несколько отличаются. Дело в том, что у представителей разных полов сердца различного размера. У женщин оно меньше, чем у мужчин. Из-за этого, чтобы перекачать нужное количество крови, ему приходится работать быстрее. В то же время мужское сердце считается более закаленным, так как сильный пол больше занимается физическими нагрузками. Вот почему пульс у них немного ниже, чем у женщин. Разница показателей может доходить до пятидесяти ударов в минуту, но в основном она меньше — всего пять-десять ударов.
Спорт

Любые физические нагрузки увеличивают частоту пульса. Регулярные тренировки приводят к обычному его сокращению в состоянии покоя.
Но во время занятий спортом человек должен знать о своих допустимых нагрузках. Дело в том, что пульс при этом не должен превышать определенные показатели, которые рассчитываются следующим образом: от двухсот двадцати отнимается возраст. Полученная разница и есть максимальный пульс человека. Впрочем, это касается больше мужского пола. Так как организм женщин считается более выносливым, им нужно вычитать свой возраст из двухсот тридцати пяти. Однако при физических нагрузках оптимальными показателями будут не сто процентов допустимого пульса, а лишь от шестидесяти до семидесяти процентов максимума.
Стресс
Нервное напряжение всегда оказывает влияние на работу сердца. А от этой мышцы зависит и частота пульса. Его повышение является одним из показателей проявления стресса.
Болезни и пульс

По пульсу можно судить о наличии или отсутствии болезней у человека. Постоянный показатель более ста ударов в минуту свидетельствует о таком заболевании, как тахикардия. Слишком сниженный пульс, когда ударов в минуту меньше пятидесяти, говорит о брадикардии. В таком случае необходима помощь специалиста.
При повышении температуры пульс увеличивается примерно на десять ударов в минуту.
Важное значение имеет и ритм колебаний. Если интервалы между ударами одинаковы и пульс человека прослушивается правильно и четко, можно говорить о хорошем состоянии его здоровья. В противном случае имеет место аритмия сердца. Она бывает нескольких видов. Лишний удар на интервале свидетельствует об экстрасистолии. Беспорядочные импульсы обычно характерны для мерцательной аритмии. А неожиданное сильное сердцебиение может говорить о пароксизмальной тахикардии.
Любые особенности и отклонения импульсов очень важны для определения состояния здоровья человека. Если такие факты зафиксированы не один раз, то следует отнестись к этому с особым вниманием и обратиться к врачу.
При повышенном показателе могут быть такие болезни, как анемия, тиреотоксикоз, порок сердца, сердечная недостаточность, лихорадка.
Сильно пониженный пульс может свидетельствовать о плохой работе щитовидной железы, механической желтухе, пониженном внутричерепном давлении, воспалении и опухоли головного мозга.
Как измерить пульс?
Пульс здорового человека в минуту по-настоящему оценить, конечно, сможет только специалист. Тем не менее усвоить, как его измерять, не так сложно. Для этого стоит ознакомиться с рядом основных правил и постоянно практиковать технику.
Для расчета колебаний в минуту вручную необходимо приложить пальцы рук к одному из прослушиваемых мест на теле. В основном, для этой цели служат запястья. Руку во время измерения нужно слегка согнуть в запястье, а другой обхватить снизу. Три пальца (указательный, средний и безымянный) помещаются на радиальную артерию на одной линии. При надавливании на область ниже лучевой кости начинают ощущаться толчки. Каждый из пальцев должен чувствовать эти колебания. Различные движения будут ощутимы, если понемногу ослаблять давление.
Чтобы подсчитать частоту, берется секундомер и засекается ровно тридцать секунд, в течение которых ведется подсчет. Полученное число умножается на два, в результате чего получается показатель в минуту.

Необходимо «прослушивать» пульс человека в покое, в одно и то же время и в одинаковом положении. Ведь эмоциональный настрой, физические нагрузки и так далее приведут к изменению данных.
Поэтому не рекомендуется измерение в следующих случаях:
- после еды, приема алкоголя или лекарственных препаратов;
- после тяжелой физической нагрузки;
- после усиленного умственного труда;
- после массажа или ванны;
- после занятия сексом;
- после пребывания на морозе или солнце;
- после нахождения у костра или камина;
- после плохого сна;
- во время менструации у женщин.
Пульсовая диагностика
Уже на протяжении многих веков в тибетской медицине используют метод пульсовой диагностики. В настоящее время он распространился по всему миру. В том числе он известен и в России.
Пульс человека в этом случае понимается не просто как пульсация крови, бегущей по венам. Данный вид диагностики является целой наукой, где в зависимости от правой или левой руки (а пульсовая диагностика в основном использует при измерении именно запястья), трех разных зон на них, выделяются типы пульсов, из которых уже по определенным параметрам вычисляется наличие или отсутствие того или иного заболевания. Уникальность метода заключается в том, что он способен не только диагностировать пациента, но и прогнозировать риск появления заболевания в будущем, если человек не предпримет ряд профилактических мер.
Кроме физического самочувствия опытный диагност определяет психологический и эмоциональный фон человека и дает ему в конце целый список рекомендаций.

В последние десятилетия в связи с техническим прогрессом, охватившим планету, и в этом направлении появились помощники-машины. Так, все более распространенной является компьютерная пульсовая диагностика. В приборах, помимо запрограммированного определения многих заболеваний, также предусматривается целый комплекс рекомендаций по питанию и фитотерапии, которые выдаются при каждой диагностике с учетом всех индивидуальных особенностей организма.
Узнать свой пульс при помощи приборов
При занятиях спортом часто используют приборы для измерения — пульсометры. Без них, впрочем, вполне можно обойтись. Однако для того чтобы тренировки были более результативными и заняли меньше времени, рекомендуется их применять.
Кардиодатчики бывают в форме часов, которые просто надевают на руку во время физических нагрузок, кольца для указательного пальца и специальных приспособлений, надеваемых на горло или грудь. Чтобы быть уверенным в том, что прибор будет длительное время выдавать результаты без ошибок, стоит покупать не самую дешевую модель, а подороже, от проверенных производителей.

В тренажерных залах часто можно встретить беговые дорожки и другие тренажеры со встроенными датчиками измерения пульса. Стоит ли доверять таким приборам? Вряд ли. Ведь большинство из них — не самых престижных и дорогих марок и не соответствуют необходимым требованиям. Кроме того, даже если тренажер высокого качества, следует учесть, что датчики измеряют движение крови в ладонях, то есть в таком месте, где нет крупных сосудов и биение там неявное. Из этого можно сделать соответствующий вывод.
Технические аппараты на рынке обновляются самыми высокими темпами, и вот уже недавно появилась новинка в виде приложения на смартфоне, с помощью которого также измеряется пульс.

Для этого необходимо скачать его к себе на телефон и далее, включив, просто приложить палец к экрану камеры. Приложение обладает множеством удобных опций. Например, там сохраняются все произведенные измерения (которые при необходимости, конечно, можно стереть). Таким образом, ведется подробная статистика. Также необходимо указывать условия, когда измеряется пульс человека: по возрасту, сну, тренировкам, принятию пищи и так далее. Интерфейса на русском языке пока не выпущено или он был, по словам пользователей, сначала, но потом куда-то исчез. Но те, кто пробовал им пользоваться, сообщают, что произведенные подсчеты являются достаточно точными. Наверное, пока рано делать выводы об этой новинке. Будущее покажет, насколько она пригодна и необходима. Но на данный момент пользователи остаются очень довольны, так как устройство на основе того, сколько у человека пульсов, помимо всего прочего, сообщает о возможных проблемах со здоровьем и необходимости обращения к врачу, если показатели сигнализируют об этом.
www.syl.ru
Норма пульса у человека: держим здоровый ритм
Ритм жизни — основа нашего здоровья, и ежедневно его определяет пульс. Скорость ударов сердца в минуту — главный показатель состояния организма на текущий момент. Для самоконтроля достаточно научиться правильно измерять биения сердца, определять средний показатель нормы в индивидуальном порядке. Разберем по порядку, какая норма пульса у человека в определенном возрасте, как правильно измерять пульс и когда от этого стоит воздержаться.
Норма пульса у человека: частота ударов в минуту
Пульс — это импульсы от ритмичного сокращения сердца. Его частота зависит от множества факторов, среди которых:
- Возраст и пол
- Физические данные (рост, вес)

От чего зависит норма пульса
- Общая выносливость
- Количество, сила и регулярность физических нагрузок
- Эмоциональное состояние, наличие стресса
- Функция организма на текущий момент (сон, активная нагрузка, спокойствие)
- Время суток
- Общее состояние организма, болезни
- Наличие токсинов в организме (алкоголь, никотин, лекарственные препараты)
- Время, количество и качество принятой пищи
Еще один важный фактор напрямую связан с показателями частоты пульса — это артериальное давление. С ним связывают показатели напряженности пульса: в зависимости от необходимой силы для полного сжатия артерий. Потому при изменении кровяного давления в организме меняется и частота, ритм биения сердца.
В среднем, норма пульса у человека в минуту по достижению половой зрелости составляет около 60-80, точное значение зависит от перечисленных выше факторов. Такие показатели типичны для обыкновенного бодрствования. При активных нагрузках даже у тренированного человека, пульс значительно повышается. Соответственно, во время сна его показатели снижаются.
Важно: просто так пульс не может увеличиваться или уменьшаться, он тесно связан с деятельностью, движением. Даже при смене положения тела с горизонтального на вертикальное, его показатели увеличиваются в среднем на 8-12 пунктов.
У здорового человека пульс выражен достаточно ярко, интервалы между импульсами одинаковые, а сила удара равная. Если он звучит иначе — в работе сердечно-сосудистой системы существует отклонение от нормы.
Пульс человека напрямую связан с его жизнедеятельностью, ритмом, видом деятельности или ее отсутствием, состоянием организма, погоды и давления, а его средние показатели колеблются в пределах 60-80 ударов в минуту для взрослого человека.
Возрастная таблица нормы пульса
Общая тенденция для мужчин и женщин: с возрастом средние показатели частоты пульса снижаются. После 50 лет, в половине случаев, биение сердца учащается. Исключение составляют некоторые сердечно-сосудистые заболевания, которые могут появляться или развиваться с возрастом.
Пульс разного возраста
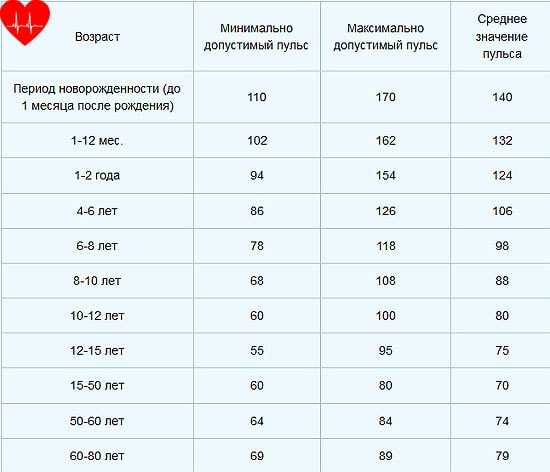
Упрощенная возрастная таблица нормы пульса у детей:
- Новорожденные (0-3 месяца): наиболее высокие показатели, среднее значение — 140, норма от 110 до 170 ударов в минуту.
- Годовалые дети: (3-12 месяцев): 132, норма от 102 до 162.
- Дети ясельной группы (2-3 года): 124, норма от 94 до 156.
- Дети дошкольного возраста: 106, норма от 86 до 126.
- Дети младшего школьного возраста (6-8 лет): 98, норма от 78 до 118.
- Дети предпубертатного возраста (8-10 лет): 88, норма от 68 до108.
- Дети пубертатного возраста (10-12 лент): 80, норма от 60 до 100.
- Дети постпубертатного возраста (12-15 лет): 75, норма от 55 до 95.
Возрастная таблица нормы пульса у женщин и мужчин:
- От 15 до 50 лет: среднее значение — 70, норма от 60 до 80 ударов в минуту.
- От 50 до 60 лет: 74, норма от 64 до 84.
- От 60 до 80 лет: 79, норма от 69 до 89.
Такие показатели характерны для здорового человека, со средней физической нагрузкой в сутки. При наличии хронических заболеваний, а также в период их обострения они меняются.
Важно: у мужчин и женщин примерно равные показатели, которые совпадают в усредненном значении, однако отличия есть.
Норма пульса у женщин
Показатели могут меняться в период менструаций, беременности и менопаузы. Классический пример: после 40 лет у женщин с изменением гормонального фона пульс учащается. К средним показателям стоит прибавить 5-15 ударов в минуту. Так, при наступлении менопаузы у женщин характерно появление функциональной тахикардии — периодичного нерегулярного учащения сердцебиения. После завершения климакса, который в среднем длится 5 лет, возможна пониженная сердечная активность — брадикардия.
Норма пульса у мужчин
Норма пульса у мужчин, которые длительный период жизни занимались тяжелым физическим трудом, с возрастом увеличивается, нередко перетекая в хроническую тахикардию. В возрасте от 15 до 50 лет она традиционно меньше, чем у женщин, и в среднем составляет от 55 до 75 ударов в минуту.
С возрастом средние показатели частоты биения сердца изменяются, норма пульса у детей самая высокая, она постепенно снижается у мужчин и женщин к 50 годам, а после имеет тенденцию к увеличению в большинстве случаев.
Норма пульса у человека и виды деятельности
Пульс при физической нагрузке
Частота сердцебиения напрямую связана с видом деятельности, количеством физических нагрузок и общим здоровьем организма.
Норма пульса у человека при нагрузке значительно отличается, при здоровом теле и хорошем самочувствие она может увеличиться на одну треть и более от стандартных для вас показателей.
Для того, чтобы определить тренированность сердца и его выносливость при физических нагрузках, достаточно провести простой тест:
- Замерьте пульс в своем обычном состоянии бодрствования
- Положите руки на бока
- Выполните 60 скачков на месте, подпрыгивая не выше 15 см
- Время выполнение: 30 секунд
- Сразу после прыжков повторно замерьте сердцебиение
- Высчитайте в процентном соотношении учащение сердцебиения
По результатам тренировки можно определить выносливость своего сердца:
- Пульс ускорился примерно на 25%: отличная тренированность
- Прирос пульса составил около 50%: средний показатель общего здоровья
- Прирост равен или более 75%: опасное состояние здоровья, необходимо пройти обследование у врача
В случае, если вы получили показатели около 50% прироста или меньше, можно самостоятельно увеличить выносливость организма, приобщившись к лечебной физкультуре. Стоит обратить внимание на состояние ритма сердца после физической нагрузки. Он не должен меняться, если сердце бьется с разными интервалами и силой — это аритмия, при которой также необходимо оперативное обследование у кардиолога.
Норма пульса у человека в состоянии отдыха и сна также отличается от показателей обычного бодрствования. В здоровом состоянии организма, сердцебиение замедляется, сохраняя силу и ритм ударов. В среднем, показатели снижаются на десять ударов. В случае, если пульс сильно замедляется, необходимо пройти обследование на предмет брадикардии.
Вид деятельности также влияет на частоту сердцебиения человека, как и состояние организма, возраст, пол. При физических нагрузках пульс учащается, а в состоянии сна или глубокого отдыха — замедляется.
Важно: любая деятельность не должна влиять на качество пульса, его ритм и силу, при обнаружении подобных отклонений необходимо обратиться за консультацией к врачу.
Рекомендации к измерению пульса
Норма пульса у человека может быть определена точно только после обследования у кардиолога. Чтобы самостоятельно правильно подсчитать свой нормальный пульс, достаточно:
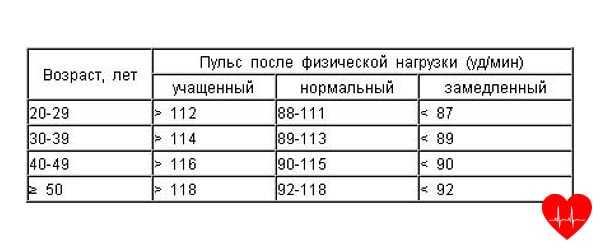
Как правильно измерять пульс
- Выспаться ночью
- Выждать не менее 3-х часов после сна
- Выждать не менее 40 минут после приема пищи
- Не употреблять алкоголь за 48 часов
- Измерять пульс в течение полных 60 секунд, а не распространенной привычки слушать 10 секунд, а затем умножить
При измерении пульса учитывайте тенденцию к его изменению в таких случаях:
- Самые низкие показатели — утро и поздний вечер
- При повышении температуры тела свыше 36,6
- При недавнем употреблении алкоголя
- Во время курса принятия многих медикаментозных препаратов
- После секса и длительного пребывания на солнце
- Во время менструаций у женщин
- После горячей ванны и массажа
Техника измерения нормы пульса у человека в минуту:
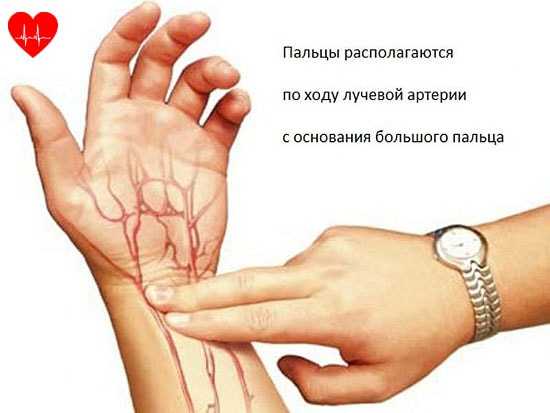
- Не сильно надавить средним и указательными пальцами
- Между сухожилиями на запястье руки, прямо под большим пальцем
- На височную область
- Сонную артерию в основании шеи (над ключицей)
- Под коленом (артерия находится между сухожилиями)
- Затем медленно перемещать пальцы по этой области, пока не почувствуете биение под обоими
- Засечь на часах 60 секунд, т.к. ритм сердца может быть неровным
Пульс напрямую зависит от того, чем вы занимаетесь и сколько времени находитесь в этой фазе деятельности. Чтобы добиться точных показателей нормы пульса, необходимо придерживаться определенных правил, стараться засекать его в период стандартного для вас бодрствования, применяя классическую технику измерения в течение 60 секунд.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Виолетта Лекарь
vselekari.com
Нормальный пульс человека, норма пульса!
Пульсом называется частота колебания стенок артерий, которые возникают при сердечных сокращениях. При этом, норма пульса может быть разной в зависимости от множества факторов, является одним из важнейших показателей физиологического состояния организма человека.
Примечательно, что отклонения от нормальных показателей в данном случае не всегда свидетельствует о наличии того или иного заболевания. Так, уменьшение или увеличение частоты пульса может указывать, к примеру, на адаптацию сердца к изменениям во внешней среде либо внутри организма.
Ритмичность и частота пульса могут быть подтверждением того, что человек здоров, а могут указывать и на развитие какой-либо патологии. В идеале, ритм колебаний сосудистых стенок должен быть равномерным, а их количество в минуту – соответствовать возрасту человека.
Нормальный пульс
Известно, что любые стандартные показатели пульса могут варьироваться, поскольку они во многом зависят от состояния организма каждого отдельного человека. Тем не менее, такие отличия чаще всего незначительны. В случае, когда пульс намного отстает от нормального уровня либо наоборот, сильно превышает его, следует немедленно обращаться за врачебной помощью.
Итак, какой нормальный пульс у человека?
В основном, количество сокращений сердца и сосудистых стенок, которые собственно и называются пульсом, зависит от пола и возраста человека. Так, у мужчин нормальная частота ударов ниже, чем у женщин. Современная медицина определяет такие примерные нормы пульса, в зависимости от возраста (ЧСС — частота сердечных сокращений):
У детей:
- сразу после рождения – около 140 ЧСС в минуту;
- до одного года – примерно 130 ЧСС в в минуту;
- от одного года до двух лет – 100 ЧСС в минуту;
- в период от трех лет до семи – 95 ЧСС за минуту;
- в возрасте от восьми до четырнадцати лет – около 80 ЧСС за минуту.
У взрослых нормальная частота составляет около 72 ударов за минуту. Как уже указывалось выше, у взрослых людей частота различается в зависимости от пола. Так, нормой пульса для женщин считается 70–80 ударов в минуту, а для мужчин – только 60–70 ударов. По мере старения человека, частота его снижается до 65 ударов в минуту. Кстати, такой же показатель является нормальным в том случае, если человек находится в состоянии болезни. Перед смертью частота сердечных сокращений резко возрастает и может достигать около 160 ударов в минуту.
Кстати, многие знают, что частота пульса возрастает во время физических нагрузок. Рассчитать нормальные показатели пульса в таком случае можно воспользовавшись специальной формулой – от 220 следует отнять свой возраст. Число, полученное в результате таких подсчетов, и будет максимально допустимой нормой при выполнении физических упражнений. Если частота поднимается выше этого уровня, значит, следует снизить интенсивность нагрузок.
А вы знаете что в Тибетской медицине, врачи тибетологи по пульсу могут определять наличие того или иного заболевания, определять внутренние нарушения работы организма? Об этом мы писали в статье пульсовая диагностика.
Как правильно измерять пульс?
В процессе измерения пульса необходимо принимать во внимание тот факт, что он может быть аритмичным. Поэтому, считать удары в течение 15 секунд, а затем умножать на 4 – неправильно. Чтобы получить реальные цифры, нужно проводить измерения на протяжении целой минуты.
Лучшее время для проведения измерений такого типа – примерно между завтраком и обедом, когда ритм сердечных сокращений наиболее ритмичный. Также нужно учитывать, что показатели на запястьях левой и правой рук отличаются, поэтому стоит отдельно измерить их на каждой руке.
В процессе измерения пульса, чтобы лучше его нащупать, нужно использовать три пальца – указательный, средний и безымянный, ну или двумя как это показано на картинке.
Нужно слегка надавить этими пальцами на руку так, чтобы пульс хорошо ощущался под каждым из них. Наиболее часто его измеряют на запястье, однако такие измерения можно проводить и на крупных артериях – сонной, височной, подколенной, бедренной и плечевой.
В некоторых ситуациях пульс проверять не следует, поскольку цифры будут неточными. Так, не стоит проверять его сразу после еды, после тяжелой физической либо умственной работы, принятия ванны, секса или сеанса массажа, длительного пребывания на солнце, у открытого окна или на холоде. Кроме того, цифры будут сильно отличаются от нормальных в дни менструации, при недосыпе или при ощущении сильного голода.
При каких показателях нужно обратиться к врачу?

Следует обратиться за врачебной помощью, за консультацией в следующих ситуациях:
- если частота превышает 100 ударов в минуту при отсутствии физической нагрузки и нормальном эмоциональном состоянии;
- если пульс не становится нормальным в течение пяти минут после прекращения физической нагрузки;
- если частота менее пятидесяти ударов за минуту;
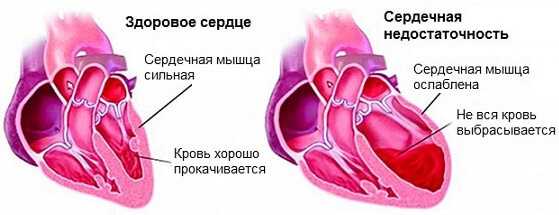
- при слабом пульсе, когда его сложно прощупать – это может указывать на сердечную недостаточность;
- при неритмичном пульсе, когда удары возникают с разными промежутками.
Причины отклонения от нормы
Помимо физических нагрузок и описанных выше состояний, отклонение пульса от нормы может быть следствием:
- функциональных отклонений в здоровом сердце;
- органических поражений сердечной мышцы – ишемии, миокардиопатии, миокардитов, пороков сердца и др.;
- токсических или травматических повреждений организма в целом, и сердца в частности;
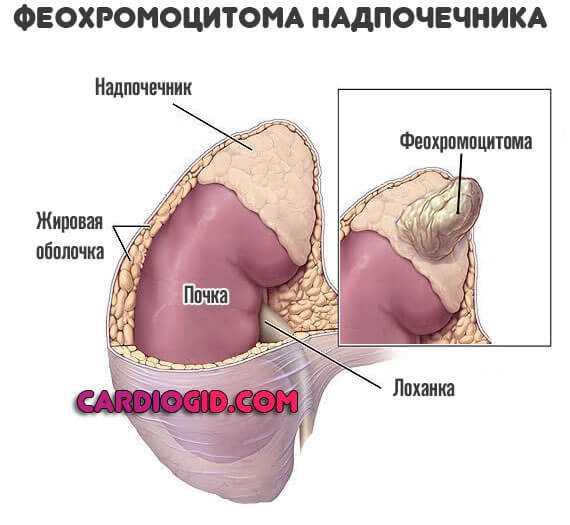
- гипотиреоза, тиреотоксикоза и феохромоцитомы;
- сбоя обмена калия и магния;
- возрастных изменений в организме.
Помимо таких серьезных заболеваний и нарушений работы организма, пульс может учащаться в ситуациях, когда органам требуется повышенное снабжение кровью. Обычно это происходит при интенсивных физических нагрузках, в состоянии эмоционального возбуждения, после обильного приема пищи. Не лучшим образом влияют на работу сердца и такие факторы, как плохая физическая подготовка, лишний вес, повышенная температура тела, изменения кровяного давления и др.
Лечение учащенного пульса всегда заключается в лечении того заболевания, которое привело к учащению сердечного ритму.
tibet-medicine.ru
Пульс здорового человека в минуту. Нормальный пульс взрослого человека
Сюжеты многих фильмов посвящают нас в медицинские основы определения самочувствия человека, жив ли он. Первым делом врачи на экране, да и в жизни, проверяют пульс. Он является показателем работы сердца. Пульс свидетельствует о наличии патологий в работе сердца, он может отличаться у людей разной возрастной категории. Что еще можно узнать с помощью измерения пульсации крови в сосудах?Что такое пульс с точки зрения физиологии?
Пульс является своеобразным внешним подтверждением работы сердечной мышцы. Это продвижение крови по сосудам, которое происходит по причине сокращения мышечных волокон. По своей сути пульс является количеством сокращений сердца, которое измеряется за минуту. Большинство людей измеряет пульсацию крови на руках, но хорошо слышны сердечные сокращения и возле височных костей черепа.
 Пульс здорового человека в минуту — очень важный показатель, ведь от его значения зависит состояние сердечно-сосудистой системы. Существует разница значений сердечных сокращений в состоянии покоя и при нагрузке. Врачи утверждают, что кардионагрузки полезны для людей. Например, для похудения и удержания показателей своего веса специалисты рекомендуют ежедневно в течение 40 минут давать нагрузку организму, чтобы пульс был равен 120 уд/мин.
Пульс здорового человека в минуту — очень важный показатель, ведь от его значения зависит состояние сердечно-сосудистой системы. Существует разница значений сердечных сокращений в состоянии покоя и при нагрузке. Врачи утверждают, что кардионагрузки полезны для людей. Например, для похудения и удержания показателей своего веса специалисты рекомендуют ежедневно в течение 40 минут давать нагрузку организму, чтобы пульс был равен 120 уд/мин.Но существуют предельные максимальные значения количества ударов в минуту, они рассчитываются по формуле: 220 — возраст человека. Формула представлена для здоровых людей.
 Во взрослом возрасте частота сердечных сокращений составляет: для женщин — 75-80 ударов в минуту, для мужчин — 70-75. Это нормальный пульс взрослого человека. При определенной нагрузке показатель изменяется и может достигать значения в два раза больше нормы.
Во взрослом возрасте частота сердечных сокращений составляет: для женщин — 75-80 ударов в минуту, для мужчин — 70-75. Это нормальный пульс взрослого человека. При определенной нагрузке показатель изменяется и может достигать значения в два раза больше нормы.Частота сердечных сокращений может изменяться не только во время нагрузок, на нее могут влиять стрессы, болезненные состояния, различные сильные эмоции. Пульс здорового человека, норма которого отмечена выше, можно измерять не только в течение минуты. Очень часто специалисты, чтобы не терять время, засекают 6, 10 или 15 секунд, а затем умножают соответственно на 10, 6 или 4.
Пульсация крови детей
Еще в утробе матери у ребенка измеряют частоту сердечных сокращений, чтобы получить информацию о его состоянии: хватает ли кислорода плоду, нет ли остановки сердца. У маленьких детей пульс отличается от показателей взрослого человека. Новорожденные имеют 120-140 ударов сердца в минуту. С возрастом эти значения уменьшаются. Уже приблизительно к 16 годам пульс соответствует значениям нормы взрослого человека.
Где измерять пульс?

Измерение сердечных сокращений должно проходить по определенным правилам. Какой пульс у здорового человека, можно узнать, приложив два или три пальца к основанию костей другой руки снаружи. Лучше всего пульсация крови будет ощущаться снаружи над лучевой костью руки, а также возле височных костей. Иногда пульс измеряется на шее, но это должны делать специалисты, так как они знают, где именно идет информирующая нас артерия.
Лучше всего сокращение сердечной мышцы измерять в спокойном состоянии, когда человек лежит. Замечено, что во сне пульс самый медленный, повышается его значение к середине дня. Но при определенных заболеваниях сердечно-сосудистой системы показатели пульса и сокращений сердца не совпадают. Такое явление имеет место при проявлении мерцательной аритмии, эктрасистолии.
Диагностика заболеваний по пульсации крови
 Пульс здорового человека в минуту — показатель, на основе которого можно диагностировать множество заболеваний. Прежде всего, значения пульсации крови показывают предрасположенность человека к отклонениям в работе сердечно-сосудистой системы. Диагностикой заболеваний по пульсу занимались еще задолго до возникновения медицины как науки. В Тибете очень развито было наблюдение за состоянием человека по пульсации крови в сосудах.
Пульс здорового человека в минуту — показатель, на основе которого можно диагностировать множество заболеваний. Прежде всего, значения пульсации крови показывают предрасположенность человека к отклонениям в работе сердечно-сосудистой системы. Диагностикой заболеваний по пульсу занимались еще задолго до возникновения медицины как науки. В Тибете очень развито было наблюдение за состоянием человека по пульсации крови в сосудах.На сегодняшний день измерение пульса дает возможность узнать:
- свой темперамент, то есть врожденный вид нервной системы, приобретенный психотип личности;
- состояние здоровья, проблемные зоны в теле человека;
- пол своего будущего ребенка, это не 100%-й метод, но вероятность точного определения пола по пульсу высока.
Когда нужно проводить диагностику по пульсу?
 Зная, сколько пульс у здорового человека, можно судить о патологических процессах в организме. Как и любая диагностика, определение состояния человека по пульсу подчиняется определенным правилам.
Зная, сколько пульс у здорового человека, можно судить о патологических процессах в организме. Как и любая диагностика, определение состояния человека по пульсу подчиняется определенным правилам.- Не нужно измерять пульс после приема лекарства, алкогольных напитков или еды.
- Если у вас острое чувство голода, стоит воздержаться от диагностики.
- Напряженный физический или умственный труд может исказить показатели.
- После массажа и принятия ванны также не следует измерять пульс.
- Интимная близость является противопоказанием к проведению диагностики по пульсу.
- Для получения достоверных показателей нужно хорошо выспаться.
- Не следует измерять пульс после пребывания человека у огня, на морозе или солнце.
- Лучшее время для измерения пульса — диапазон от 11 до 13 часов.
Определение темперамента
Тип темперамента можно определить не только по количеству ударов в минуту, но также учитывая силу и регулярность сердечных сокращений. К диагностированию темперамента лучше всего приступать утром до завтрака, сходив в туалет. Нужно убедиться в том, что у вас состояние здоровья в норме и вы спокойны.
Пульс здорового человека в минуту с холерическим типом темперамента будет равен 76-83 ударам. При этом сокращения будут сильные, скачкообразные, активные.
Сангвиника можно узнать с частотой пульсирования в сосудах равной 68-75 уд/мин. При этом он будет также интенсивным, но регулярным, постоянным.
Флегматик, в свою очередь, будет обладать слабым и регулярным пульсом. По показателям пульсирование крови не будет превышать 68 ударов в минуту. Оно сравнивается с движением по воде лебедя.
Частота пульса здорового человека с типом темперамента «меланхолик» превысит показатели в 83 ударов. Но пульсирование характеризуется слабой интенсивностью, нерегулярностью, волнообразностью.
Патологические значения пульсации в крови
 Для определения патологических процессов в организме нужно помнить, что нормальный пульс у здорового человека изменяется в зависимости от времени суток и сезона. Проверяя пульсацию крови, нужно учитывать ее силу и регулярность. Если пульс частый или редкий, нерегулярный, есть повод сходить к врачу.
Для определения патологических процессов в организме нужно помнить, что нормальный пульс у здорового человека изменяется в зависимости от времени суток и сезона. Проверяя пульсацию крови, нужно учитывать ее силу и регулярность. Если пульс частый или редкий, нерегулярный, есть повод сходить к врачу.При самодиагностике нужно обратить внимание на значения пульса на двух руках. Если они сильно отличаются, это свидетельствует о нарушениях в работе некоторых органов. Сильная пульсация на какой-либо из рук, свидетельствует о наличии заболевания в этой же половине тела. Если интенсивный пульс приходится на указательный палец руки, которая его измеряет, значит болезнь вас атакует в верхней части организма. При таком явлении на левой руке возможны патологические процессы в легких и толстом кишечнике. Активный пульс на правой руке свидетельствует о проблемах тонкого кишечника и работы сердца.
Стоит обратить внимание на пульсацию, которая приходится на средний палец другой руки, он точно указывает на патологические процессы в средней части тела. Если она активная в левой руке, скорее всего, вас мучают проблемы с желудком и селезенкой. Сильный пульс на правой руке свидетельствует о наличии заболевания печени или желчного пузыря.
Если вы измеряли пульс тремя пальцами, то пульсация под безымянным тоже может быть очень информативной для вас. Сильный пульс на левом запястье, приходящийся на безымянный палец правой руки, говорит о проблемах с работой левой почки или половых органов. Аналогичная ситуация на правой руке свидетельствует о патологических процессах, происходящих в правой почке и мочевом пузыре.
Определение пола будущего ребенка с использованием показателя нормального пульса
Пульс здорового человека в минуту не только указывает на наличие заболеваний, но также по нему можно спрогнозировать пол будущего ребенка. Здесь тоже понадобится измерение пульсации крови тремя пальцами. Если активный и сильный пульс правого запястья приходится на безымянный палец левой руки, то с большой вероятностью на свет появится мальчик. Если безымянный палец другой руки чувствует сильный пульс на левом запястье, то с большой вероятностью у будущей мамы будет девочка.
fb.ru








 так выглядит узловой зоб у женщин
так выглядит узловой зоб у женщин










 Эту статью я посвящаю дамам, чьи футболки обычные люди используют как палатки в походах.
Эту статью я посвящаю дамам, чьи футболки обычные люди используют как палатки в походах. Если ты не хочешь попасть в книгу рекордов Гиннеса как человек, которого видно из космоса, тебе нужно будет исключить жареные блюда, фастфуд, ограничить мучное и сладкое.
Если ты не хочешь попасть в книгу рекордов Гиннеса как человек, которого видно из космоса, тебе нужно будет исключить жареные блюда, фастфуд, ограничить мучное и сладкое. Получаем следующую схему:
Получаем следующую схему: Ужин:
Ужин: Если тебе нужно срочно добиться каких-то результатов и ты хочешь видеть прогресс здесь и сейчас, то ты, скорее всего, интересовалась спортивным питанием.
Если тебе нужно срочно добиться каких-то результатов и ты хочешь видеть прогресс здесь и сейчас, то ты, скорее всего, интересовалась спортивным питанием. Правильное питание для похудения: меню на неделю, таблица продуктов — это главные составляющие в похудении без вреда для здоровья
Правильное питание для похудения: меню на неделю, таблица продуктов — это главные составляющие в похудении без вреда для здоровья Находясь на правильном питании можно иногда себе позволять даже запрещенную пищу в небольшом количестве. Такой подход способствует уменьшению тяги к пирожным, чипсам и другим подобным продуктам, поскольку нет категоричного запрета. Просто нужно понимать, что вредной еды должно быть в разы меньше, чем полезной.
Находясь на правильном питании можно иногда себе позволять даже запрещенную пищу в небольшом количестве. Такой подход способствует уменьшению тяги к пирожным, чипсам и другим подобным продуктам, поскольку нет категоричного запрета. Просто нужно понимать, что вредной еды должно быть в разы меньше, чем полезной. К плюсам диеты на детском питании можно отнести не только скорость похудения, но и удобство употребления еды. Ведь не нужно заниматься приготовлением такой пищи, можно просто открыть баночку и наслаждаться вкусом в любое время суток. Ну а если достаточно времени готовить самостоятельно, то нужно лишь отварить, а затем перетереть в пюре любимую пищу.
К плюсам диеты на детском питании можно отнести не только скорость похудения, но и удобство употребления еды. Ведь не нужно заниматься приготовлением такой пищи, можно просто открыть баночку и наслаждаться вкусом в любое время суток. Ну а если достаточно времени готовить самостоятельно, то нужно лишь отварить, а затем перетереть в пюре любимую пищу.


 Обязательно необходимо съедать больше овощей и фруктов, пить соки и чаи. Сахар стоит заменить стевией или сухофруктами, а хлеб – отрубями. Жидкости пить приблизительно 2 литра в день.
Обязательно необходимо съедать больше овощей и фруктов, пить соки и чаи. Сахар стоит заменить стевией или сухофруктами, а хлеб – отрубями. Жидкости пить приблизительно 2 литра в день. Из напитков можно выбрать 150 мл сока, чая, кофе с молоком или компота.
Из напитков можно выбрать 150 мл сока, чая, кофе с молоком или компота.
 Если еды, съеденной на завтрак или обед, недостаточно, можно на ланч или полдник употреблять фрукты или сухофрукты, а запивать соком, чаем или йогуртом.
Если еды, съеденной на завтрак или обед, недостаточно, можно на ланч или полдник употреблять фрукты или сухофрукты, а запивать соком, чаем или йогуртом. Прием пищи должен быть углеводный, но в небольшом количестве. Так организм будет уверен, что пища в него поступает, и не будет сводить с ума во время тренировки чувством голода. А недостающую часть энергии он возьмёт из жировых запасов.
Прием пищи должен быть углеводный, но в небольшом количестве. Так организм будет уверен, что пища в него поступает, и не будет сводить с ума во время тренировки чувством голода. А недостающую часть энергии он возьмёт из жировых запасов.

 Кроме представленных диет, существуют вегетарианские диеты, сыроедческие, фруктовые, яблочные или на жидком питании. К некоторым следует относиться с осторожностью, поскольку здоровье может не позволить их соблюдать.
Кроме представленных диет, существуют вегетарианские диеты, сыроедческие, фруктовые, яблочные или на жидком питании. К некоторым следует относиться с осторожностью, поскольку здоровье может не позволить их соблюдать.
 Поварить рис 15 мин, добавить мелко нарезанные лук, морковь и картофель и варить еще 7 мин. После добавить цветную капусту и варить 5 мин. Подавать с зеленью.
Поварить рис 15 мин, добавить мелко нарезанные лук, морковь и картофель и варить еще 7 мин. После добавить цветную капусту и варить 5 мин. Подавать с зеленью. Все ингредиенты пропустить через мясорубку и сделать котлетки. Готовить на пару или в сковороде
Все ингредиенты пропустить через мясорубку и сделать котлетки. Готовить на пару или в сковороде



















 Принципы правильного питания для снижения веса
Принципы правильного питания для снижения веса

 Эта с орешками и сухофруктами
Эта с орешками и сухофруктами  Эта шоколадная с ягодами, кокосом и семенами чиа
Эта шоколадная с ягодами, кокосом и семенами чиа  Эта с медом, корицей и смородиной (красной и черной)
Эта с медом, корицей и смородиной (красной и черной)
 Овсяноблины делаю с начинкой из сыра и другими добавками. Мои любимы сочетания:
Овсяноблины делаю с начинкой из сыра и другими добавками. Мои любимы сочетания:
 На ужин баклажаны, запеченные с легким сыром (можно с фаршем запечь)
На ужин баклажаны, запеченные с легким сыром (можно с фаршем запечь) На обед бурый рис с овощами или соте (просто тушеные овощи)
На обед бурый рис с овощами или соте (просто тушеные овощи) 

 Домашний йогурт с изюмом и орешками
Домашний йогурт с изюмом и орешками  Творог я ягодками (здесь клубника) + ложка меда
Творог я ягодками (здесь клубника) + ложка меда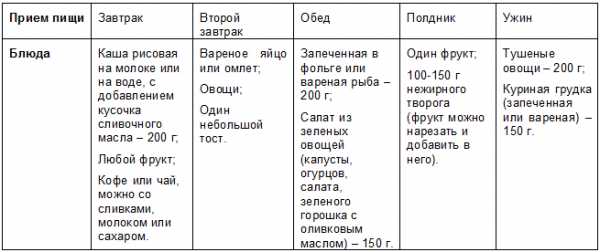
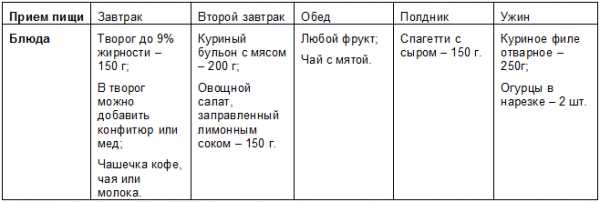
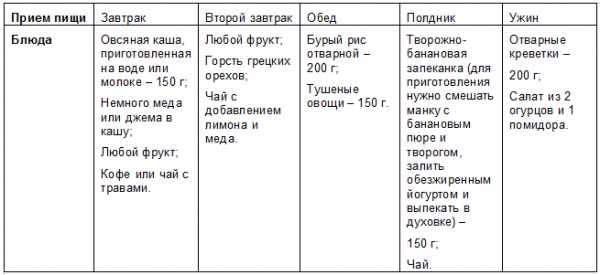
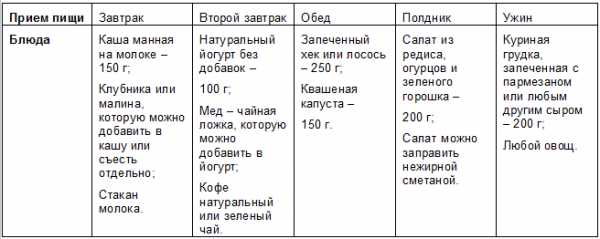 активности и задаетесь вопросом «откуда берется лишний вес?», то просто стоит посмотреть на вещи объективно. Как минимум, Вам необходима активизироваться и заняться физическими упражнениями, привести свой рацион в соответствие с разрешенными и запрещенными продуктами, и плавно снижать количество ежедневно потребляемых калорий.
активности и задаетесь вопросом «откуда берется лишний вес?», то просто стоит посмотреть на вещи объективно. Как минимум, Вам необходима активизироваться и заняться физическими упражнениями, привести свой рацион в соответствие с разрешенными и запрещенными продуктами, и плавно снижать количество ежедневно потребляемых калорий.
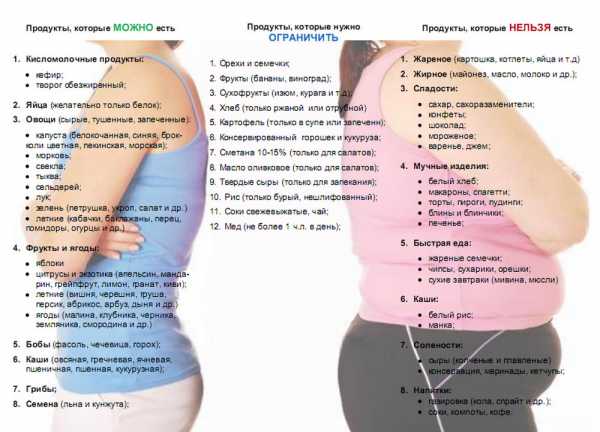

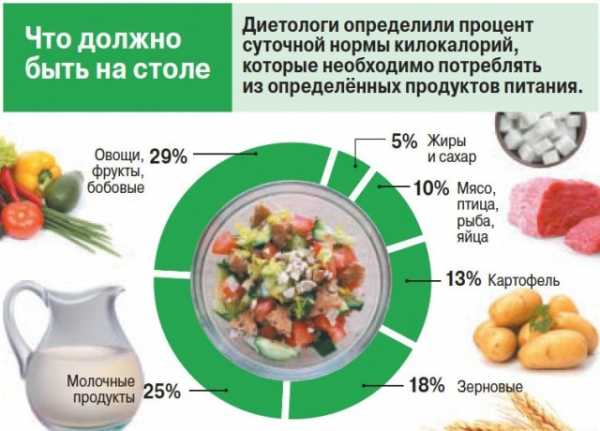
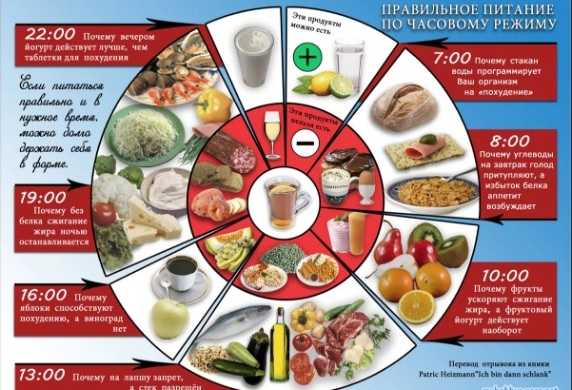





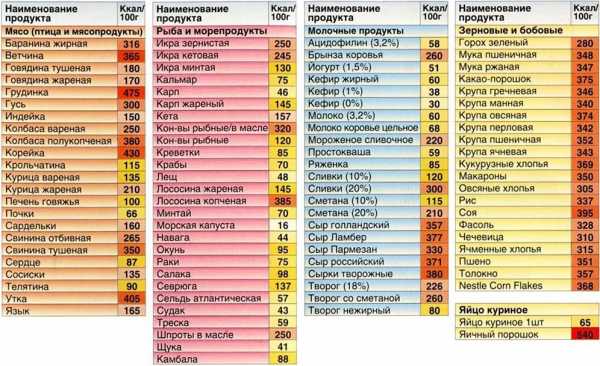

 Статьи по теме
Статьи по теме

 Меню на день 🥒 🍗 🍛 Что есть на завтрак, обед и ужин? Правильное питание. [polza.com]
Меню на день 🥒 🍗 🍛 Что есть на завтрак, обед и ужин? Правильное питание. [polza.com]























































 Для того, чтобы окисленный холестерин не откладывался на сосудистой стенке также необходимы также :
Для того, чтобы окисленный холестерин не откладывался на сосудистой стенке также необходимы также : Эластичность сосудов. Этот показатель напрямую зависит от вязкости крови.
Эластичность сосудов. Этот показатель напрямую зависит от вязкости крови.

 Эти продукты должны находиться в меню постоянно. Одновременно стоит снизить количество потребления сахара, острых приправ, жирных сортов мяса, сала.
Эти продукты должны находиться в меню постоянно. Одновременно стоит снизить количество потребления сахара, острых приправ, жирных сортов мяса, сала. Как узнать что у вас густая кровь: симптомы у женщин рассмотрим ниже.
Как узнать что у вас густая кровь: симптомы у женщин рассмотрим ниже. ля того чтобы понять как лечить густую кровь у женщин, необходимо знать причин её появления. В настоящее время большинство причин такого изменения известны:
ля того чтобы понять как лечить густую кровь у женщин, необходимо знать причин её появления. В настоящее время большинство причин такого изменения известны:
 Это главные заболевания, которые могут вызвать органическое изменение качественных и количественных свойств крови.
Это главные заболевания, которые могут вызвать органическое изменение качественных и количественных свойств крови.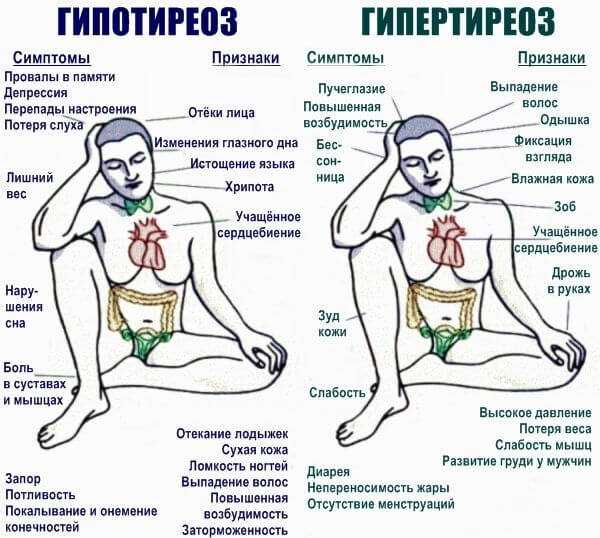





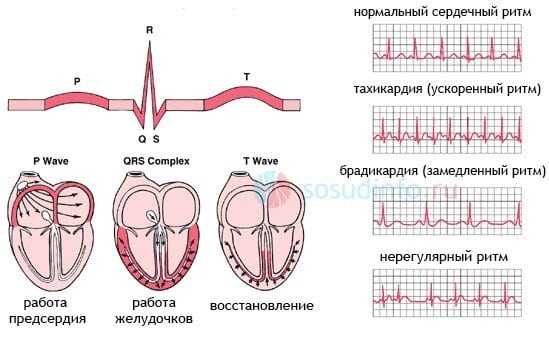

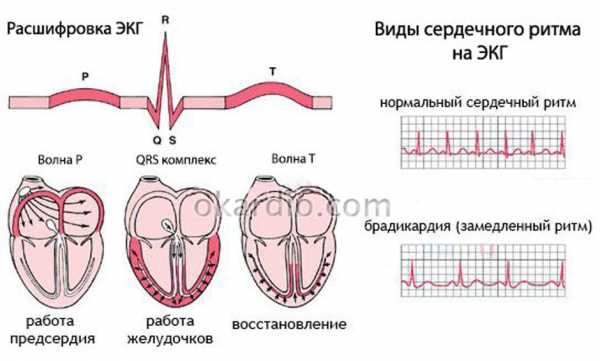

 В этом возрасте организм претерпевает самые значительные изменения, поэтому слишком высокий показатель может являться первой весточкой о том, что данный вид спорта человеку не подходит.
В этом возрасте организм претерпевает самые значительные изменения, поэтому слишком высокий показатель может являться первой весточкой о том, что данный вид спорта человеку не подходит.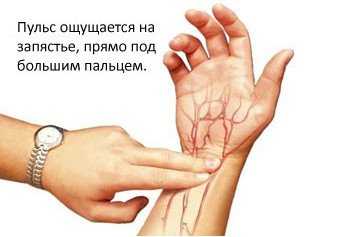 Если вы проводите измерения у маленького ребенка, лучше это сделать на висках. Для самостоятельной процедуры лучше всего подойдет лучевая артерия, находящая рядом с кистью руки.
Если вы проводите измерения у маленького ребенка, лучше это сделать на висках. Для самостоятельной процедуры лучше всего подойдет лучевая артерия, находящая рядом с кистью руки. От 1 года и до 6 лет малыш активно растет и развивается, а его физическая активность зашкаливает, поэтому нормальный пульс у здорового ребенка должен находиться в диапазоне от 90 и до 150.
От 1 года и до 6 лет малыш активно растет и развивается, а его физическая активность зашкаливает, поэтому нормальный пульс у здорового ребенка должен находиться в диапазоне от 90 и до 150.














 На завтрак полезным будет кусочек хлеба с отрубями и медом.
На завтрак полезным будет кусочек хлеба с отрубями и медом. Для жарки лучше использовать немного оливкового масла.
Для жарки лучше использовать немного оливкового масла. Фото: основные злаки – пшено, рис, пшеница, кукуруза, ячмень
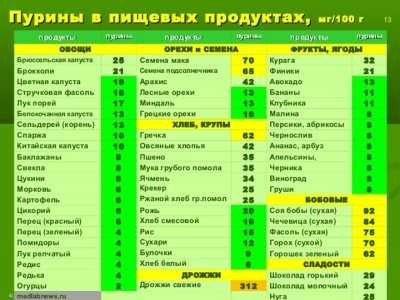
Фото: основные злаки – пшено, рис, пшеница, кукуруза, ячмень Фото: сколько и в каких продуктах содержится пуринов
Фото: сколько и в каких продуктах содержится пуринов Фото: гречневая каша
Фото: гречневая каша Фото: морковные котлеты
Фото: морковные котлеты Фото: фаршированные кабачки
Фото: фаршированные кабачки Фото: свекольник
Фото: свекольник Фото: картофельное пюре
Фото: картофельное пюре Фото: тушеная капуста
Фото: тушеная капуста


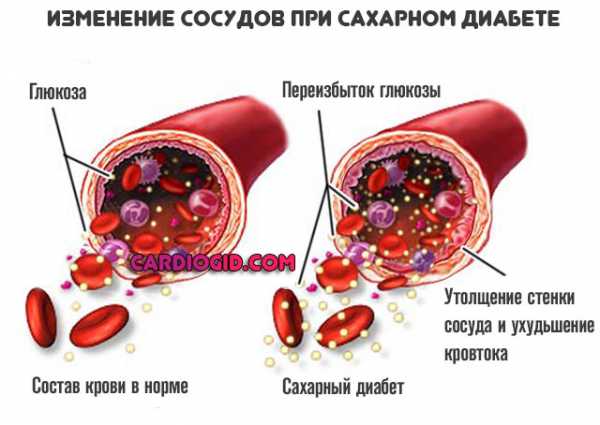
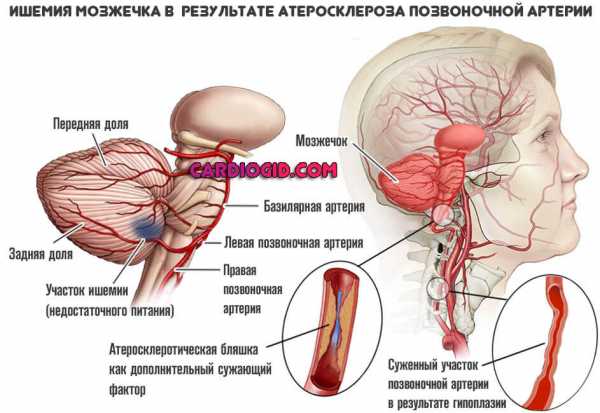
 При сахарном диабете 2 типа с большей частотой одновременно проявляются не все клинические симптомы сразу. К тому же, степень выраженности этих симптомов очень вариабельна. Именно для сахарного диабета 2 типа характерно наличие таких периодов его развития, когда клиника диабета почти не проявляется. Такие периоды могут длиться иногда до нескольких лет, соответственно, и сам диабет в это время остаётся незамеченным.
При сахарном диабете 2 типа с большей частотой одновременно проявляются не все клинические симптомы сразу. К тому же, степень выраженности этих симптомов очень вариабельна. Именно для сахарного диабета 2 типа характерно наличие таких периодов его развития, когда клиника диабета почти не проявляется. Такие периоды могут длиться иногда до нескольких лет, соответственно, и сам диабет в это время остаётся незамеченным. Нередко возникают такие ситуации, когда первые признаки сахарного диабета 2 типа выявляют не эндокринологи или участковые терапевты, а врачи узких специальностей. К примеру, при обращении к офтальмологу при нарушениях зрения, к хирургу и/или дерматологу – по поводу язв кожи и гнойничковой сыпи, к гинекологу – когда беспокоит зуд в области половых органов, не поддаётся лечению кандидоз той же локализации.
Нередко возникают такие ситуации, когда первые признаки сахарного диабета 2 типа выявляют не эндокринологи или участковые терапевты, а врачи узких специальностей. К примеру, при обращении к офтальмологу при нарушениях зрения, к хирургу и/или дерматологу – по поводу язв кожи и гнойничковой сыпи, к гинекологу – когда беспокоит зуд в области половых органов, не поддаётся лечению кандидоз той же локализации. Доброго времени суток, дорогие друзья! В условиях нашей медицины и доступности интернета во многих вопросах приходится разбираться самому. Чтобы вы не запутались в обилии информации, предлагаю вам надежный и точный источник от специалиста.
Доброго времени суток, дорогие друзья! В условиях нашей медицины и доступности интернета во многих вопросах приходится разбираться самому. Чтобы вы не запутались в обилии информации, предлагаю вам надежный и точный источник от специалиста.



























































 Рецепт:Разводим дрожжи (50 г) в стакане теплого молока. Туда засыпаем муку (150 г) и соль. Замешиваем. Растираем желтки (6 шт.) с сахаром (2 стакана). Белки (6 шт.) нужно взбить в пену. Растапливаем сливочное масло (300 г). Все ингредиенты перемешиваем. Массу нужно тщательно вымесить и сверху присыпать мукой. Прикрываем полотенцем и оставляем на ночь.
Рецепт:Разводим дрожжи (50 г) в стакане теплого молока. Туда засыпаем муку (150 г) и соль. Замешиваем. Растираем желтки (6 шт.) с сахаром (2 стакана). Белки (6 шт.) нужно взбить в пену. Растапливаем сливочное масло (300 г). Все ингредиенты перемешиваем. Массу нужно тщательно вымесить и сверху присыпать мукой. Прикрываем полотенцем и оставляем на ночь. РЕЦЕПТ:Готовим опару. Дрожжи (30 г) разводим с молоком (500 мл) и смешиваем с мукой (300 г — 400 г). Ставим опару на 3-6 часов в теплое место. После того, как опара поднимется, добавляем оставшуюся муку (600 г – 700 г), яйца (3 шт.), сахар (200 г), масло (200 г), молотый кардамон, шафран и цукаты. Хорошо вымешиваем.
РЕЦЕПТ:Готовим опару. Дрожжи (30 г) разводим с молоком (500 мл) и смешиваем с мукой (300 г — 400 г). Ставим опару на 3-6 часов в теплое место. После того, как опара поднимется, добавляем оставшуюся муку (600 г – 700 г), яйца (3 шт.), сахар (200 г), масло (200 г), молотый кардамон, шафран и цукаты. Хорошо вымешиваем.





 В Италии праздничный стол в этот светлый день обязательно украшает Панеттоне.
В Италии праздничный стол в этот светлый день обязательно украшает Панеттоне. Сахар, яйца, молоко и другие ингредиенты, определяющие вкус праздничной выпечки, являются сдобой. По традиции в выпечку для первой трапезы после поста добавляли все сохранившиеся продукты. Именно поэтому сдоба получалась тяжелой и очень сытной.
Сахар, яйца, молоко и другие ингредиенты, определяющие вкус праздничной выпечки, являются сдобой. По традиции в выпечку для первой трапезы после поста добавляли все сохранившиеся продукты. Именно поэтому сдоба получалась тяжелой и очень сытной.
 Мультиварка это отличный кухонный прибор, который поможет готовить не только различные каши и другие блюда, но и хлебо-булочные изделия. На Пасху в мультиварке можно приготовить вкусный апельсиновый кулич.
Мультиварка это отличный кухонный прибор, который поможет готовить не только различные каши и другие блюда, но и хлебо-булочные изделия. На Пасху в мультиварке можно приготовить вкусный апельсиновый кулич. Хлебопечка еще один нужный на кухне прибор. Если вы хотите самостоятельно выпекать вкусный и ароматный хлеб, то без этого прибора не обойтись. Можно в хлебопечке испечь и куличи.
Хлебопечка еще один нужный на кухне прибор. Если вы хотите самостоятельно выпекать вкусный и ароматный хлеб, то без этого прибора не обойтись. Можно в хлебопечке испечь и куличи. Выпечка для пасхального стола не ограничивается только куличами и кексами. Существует очень много рецептов пирогов, которые пекут Пасху.
Выпечка для пасхального стола не ограничивается только куличами и кексами. Существует очень много рецептов пирогов, которые пекут Пасху. Разнообразить пасхальный стол можно вкусными кексами. Ниже приведены два рецепта этого вкусного кондитерского изделия. Их можно выпекать в большой форме для кексов или в маленьких формах для маффинов.
Разнообразить пасхальный стол можно вкусными кексами. Ниже приведены два рецепта этого вкусного кондитерского изделия. Их можно выпекать в большой форме для кексов или в маленьких формах для маффинов. На пасхальном столе всегда много выпечки. Если хотите удивить гостей, привыкших к куличам, разнообразьте свое меню с помощью нежных и ароматных пасхальных булок.
На пасхальном столе всегда много выпечки. Если хотите удивить гостей, привыкших к куличам, разнообразьте свое меню с помощью нежных и ароматных пасхальных булок. Пряники это очень вкусные кондитерские изделия. Они исторически ассоциируются с праздничным столом. Существует и пасхальный вариант пряников. Их готовят на этот праздник во многих странах мира. Традиционные русские пасхальные пряники готовятся так.
Пряники это очень вкусные кондитерские изделия. Они исторически ассоциируются с праздничным столом. Существует и пасхальный вариант пряников. Их готовят на этот праздник во многих странах мира. Традиционные русские пасхальные пряники готовятся так. Глазурь это традиционный способ украшения пасхальных куличей. Для украшения, как правило, используется белковый вариант глазури. Для ее приготовления нужно отделить белки от желтков и поместить их в холодильник.
Глазурь это традиционный способ украшения пасхальных куличей. Для украшения, как правило, используется белковый вариант глазури. Для ее приготовления нужно отделить белки от желтков и поместить их в холодильник. Готовится творожная пасха только один раз в году. Традиционно, это блюдо готовиться «сырым» способом. То есть без тепловой обработки.
Готовится творожная пасха только один раз в году. Традиционно, это блюдо готовиться «сырым» способом. То есть без тепловой обработки. Также на Пасху очень часто выпекают барашков. Эти животные являются символом Агнца Божьего. Их пекут из сдобного, дрожжевого теста. Добавляют молотые орехи, кокосовую стружку и другие ингредиенты. Иногда такую выпечку украшают белой глазурью. Она имитирует шерсть животного.
Также на Пасху очень часто выпекают барашков. Эти животные являются символом Агнца Божьего. Их пекут из сдобного, дрожжевого теста. Добавляют молотые орехи, кокосовую стружку и другие ингредиенты. Иногда такую выпечку украшают белой глазурью. Она имитирует шерсть животного. Еще одним символом Пасхи является заяц. В западных странах для украшения пасхального стола делают фигурки зайца из марципана, пекут печенья и булочки в виде этого животного. И пусть в нашей стране этот символ Пасхи не так распространен, удивите шоколадной фигуркой зайца своих детей и гостей вашего дома в этот Светлый праздник.
Еще одним символом Пасхи является заяц. В западных странах для украшения пасхального стола делают фигурки зайца из марципана, пекут печенья и булочки в виде этого животного. И пусть в нашей стране этот символ Пасхи не так распространен, удивите шоколадной фигуркой зайца своих детей и гостей вашего дома в этот Светлый праздник.

 l
l































 Сегодня готовим самый вкусный пасхальный кулич
Сегодня готовим самый вкусный пасхальный кулич

















































 А вы знаете, что делать и как лечить Атонию кишечника народными средствами?
А вы знаете, что делать и как лечить Атонию кишечника народными средствами?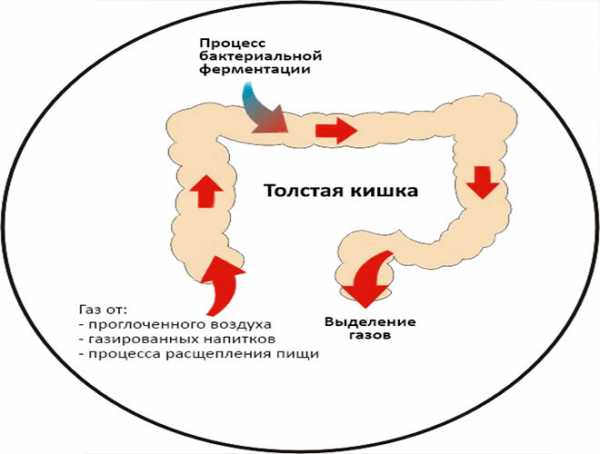 Диета при дисбактериозе кишечника — главный лекарь этого заболевания!
Диета при дисбактериозе кишечника — главный лекарь этого заболевания!










 Метеоризм
Метеоризм Состав кишечных газов
Состав кишечных газов
