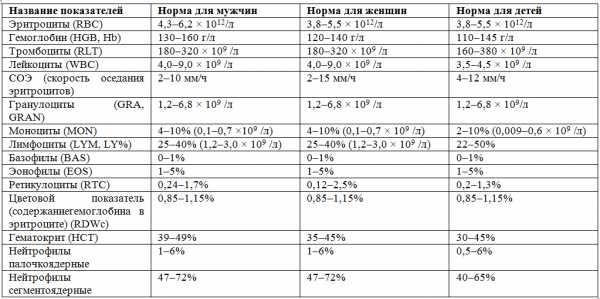
норма для мужчин и женщин
Общий анализ крови является простым и информативным лабораторным обследованием, по результатам которого можно получить необходимую информацию для диагностики многих заболеваний, а также оценить степень их тяжести и проследить динамику на фоне проводимого лечения.
В ОАК входят следующие показатели:
- гемоглобин
- эритроциты
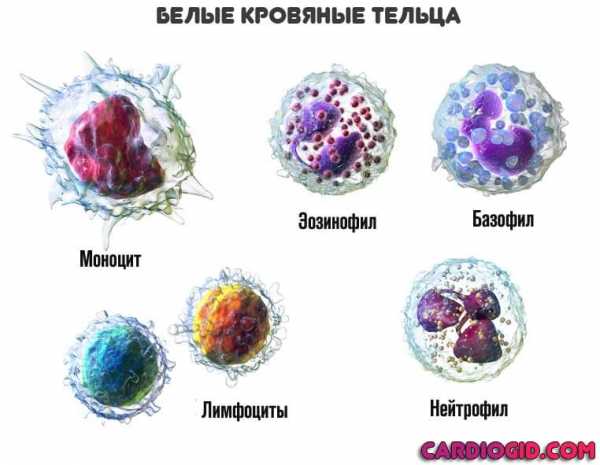
- лейкоциты и лейкоцитарная формула (эозинофилы, базофилы, сегментоядерные и палочкоядерные нейтрофилы, моноциты и лимфоциты)
- скорость оседания эритроцитов (СОЭ)
- тромбоциты
- цветовой показатель и гематокрит
- узкоспецифические показатели
Решение, насколько обширным назначать анализ крови, принимает лечащий врач, исходя из целей диагностики и имеющихся заболеваний.
Сокращения в распечатке анализа
Очень часто распечатка результатов клинического анализа крови представлена в виде аббревиатур на английском языке. Расшифровка сокращений общего анализа крови с английского на русский язык поможет обычному пользователю сориентироваться в показателях и адекватно оценить результат лабораторного анализа.
Вот что входит в клинический анализ крови (в сокращенном варианте на английском языке):
- WBC
- RBC
- HGB
- HCT
- PLT
- MCV (HCT/RBC)
- MCH (HGB/RBC)
- MCHC (HGB/HCT)
- MPV
- PDW
- PCT
- LYM/Lymph (%, #)
- MXD (%, #)
- NEUT (NEU — %, #)
- MON (%, #)
- EO (%, #)
- BA (%, #)
- IMM (%, #)
- ATL (%, #)
- GR (%, #)
- RDW (SD, CV)
- P-LCR
- ESR
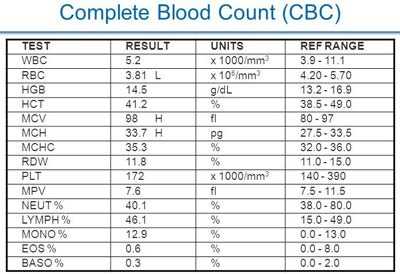 Распечатка клинического анализа крови
Распечатка клинического анализа кровиИспользование таких сокращений в ОАК удобно и практично: не занимает много места в распечатке анализа и соответствует международным стандартам обозначений показателей крови. Гематологи и терапевты могут расшифровать их без особого труда, а для узкопрофильных врачей и пациентов пригодится памятка обозначений каждого показателя.
Расшифровка аббревиатур
WBC
Расшифровка WBC в общем анализе крови — white blood cells, что в переводе с английского означает белые кровяные клетки. Так в анализе крови обозначаются лейкоциты, которые под микроскопом выглядят именно в виде белых клеток. Единица измерения — 109/л.
RBC
Расшифровка RBC в анализе крови — red blood cells (красные кровяные клетки). В лабораторном анализе так обозначены эритроциты. Единица измерения — 1012/л
HGB
HGB — это сокращенный вариант английского слова Hemoglobin. Так в распечатке анализа крови обозначается гемоглобин. Единица измерения — г/л (g/l), г/дл (g/dl).
HCT
HCT — расшифровывается как Hematocrit (гематокрит).
PLT
PLT означает Platelets (кровяные пластинки). Так в распечатке клинического анализа крови зашифрованы тромбоциты.
MCV
MCV — сокращенное от Mean Corpuscular Volume, что означает средний объем эритроцита. Измеряется в мкм3 или фемтолитрах (фл).
| Возраст | Норма MCV (фл) |
| Женщины | Мужчины |
| Новорожденные дети | 140 |
| Дети от 1 до 12 месяцев | 71-84 |
| 1-5 лет | 73-86 |
| 5-10 лет | 75-88 |
| 10-18 лет | 78-90 |
| Взрослые от 18 и старше | 80-100 |
Как видно из таблицы, норма MCV в общем анализе крови не сильно отличается для взрослых и всех возрастов детей, за исключением новорожденных. У них объем эритроцитов значительно больше, что связано с большим содержанием плодного гемоглобина (HbF) в их структуре.
Название эритроцитов в зависимости от размера:
- Норма — нормоцит
- Больше нормы — макроцит
- Меньше нормы — микроцит
MCH
Сокращение MCH означает — mean corpuscular hemoglobin. Переводится как среднее количество гемоглобина в эритроците. Измеряется в пикограммах (пг).
| Возраст | Норма MCH (пг) |
| Женщины | Мужчины |
| Новорожденные дети | 29-37 |
| 1-2 месяца | 27-34 |
| 3-6 месяцев | 25-32 |
| 1-3 года | 22-30 |
| 3-18 лет | 25-32 |
| Взрослые от 18 и старше | 27-35 |
MCH является аналогом цветового показателя, только не в относительных цифрах, а в пикограммах.
MCHC
MCHC — mean corpuscular hemoglobin concetration. Это средняя концентрация гемоглобина в эритроцитах. Отличием данного показателя от общего гемоглобина в анализе крови является то, что MCHC учитывает объем только эритроцитов, а общий уровень гемоглобина определяется исходя из объема всей крови (клетки+плазма).
| Возраст | Норма MCHC (г/л, g/l) |
| Новорожденные дети | 280-360 |
| 1-2 месяца | 280-350 |
| 3-12 месяцев | 300-360 |
| 1-3 года | 320-380 |
| 4-18 лет | 320-370 |
| Взрослые от 18 и старше | 320-360 |
Как видно из таблицы, норма MCHC в анализе с возрастом не сильно изменяется.
MPV
MPV — сокращенно от mean platelet volume. Расшифровывается как — средний объем тромбоцитов. Тромбоциты находятся в кровеносном русле непродолжительное время и по мере своего «взросления» уменьшаются в размерах, поэтому определение их объема (MPV) помогает определиться со степенью зрелости тромбоцитов в крови. Единица измерения MPV — фемтолитр (fl), который равен мкм2.
| Возраст | Средний объем тромбоцитов |
| Женщины | Мужчины |
| Новорожденные дети | 7,0-8,0 |
| Дети до 1 года | 7,2-8,2 |
| 1-18 лет | 7,4-9,0 |
| Взрослые от 18 и старше | 7,4-10,0 |
Норма MPV — это когда объем 83- 90% тромбоцитов соответствует возрастной норме указанной в таблице и лишь 10-17% больших и маленьких (незрелых и старых).
PDW
Расшифровка PDW в анализе крови — platelet distribution width. Сокращение означает относительную ширину распределения тромбоцитов по объёму.
Норма PDW равна 10-17%. Эта цифра означает, какой процент от общего количества тромбоцитов отличается по объему от средней величины (MPV).
PCT
PCT — полное название на английском platelet crit. Переводится как тромбокрит. Показатель означает какой объем занимают тромбоциты по отношению к объему цельной крови.
Норма PCT в анализах у детей и взрослых — 0,15-0,4%.
LYM
LYM или Lymph в ОАК расшифровывается — lymphocyte. Так в анализе крови сокращенно обозначаются лимфоциты. В распечатке может быть 2 показателя:
- LYM% (LY%) — относительное содержание лимфоцитов
- LYM# (LY#) — абсолютное содержание лимфоцитов
MXD (MID)
Сокращение MXD означает — mixed. Показатель смеси разновидности лейкоцитов: моноцитов, базофилов и эозинофилов. В результатах общего анализа может быть в 2 вариантах:
- MXD% (MID%)— относительное содержание клеток
- MXD# (MID#)— абсолютное содержание клеток
Норма MXD: относительно всех лейкоцитов — 5-10%, в абсолютных цифрах — 0,25-0,9*109/л.
NEUT
NEUT — сокращение от neutrophils. Это показатель в общем анализе означает нейтрофилы крови. Определяется в анализе в 2 вариантах:
- NEUT% (NEU%) — относительное содержание нейтрофилов
- NEUT# (NEU#) — абсолютное содержание нейтрофилов
MON
MON — сокращенно от Monocyte. Так в ОАК обозначаются моноциты, показатель которых в распечатке анализа может быть 2 типов:
- MON% (MO%) — относительное количество моноцитов
- MON# (MO#) — абсолютное количество моноцитов
EO
Расшифровать EO из общего анализа крови можно как Eosinophils, что с английского означает эозинофилы. В результатах клинического анализа могут быть 2 его показателя:
- EO% — относительное содержание эозинофилов
- EO# — абсолютное содержание эозинофилов
BA
BA — Basophils (базофилы)
- BA% — относительное содержание базофилов
- BA# — абсолютное содержание базофилов
IMM
Аббревиатурой IMM обозначаются незрелые гранулоциты.
- IMM% — относительное содержание незрелых гранулоцитов
- IMM# — абсолютное содержание незрелых гранулоцитов
ATL
ATL — это обозначение атипичных лимфоцитов.
- ATL% — относительное содержание атипичных лимфоцитов
- ATL# — абсолютное содержание атипичных лимфоцитов
GR
GR — количество гранулоцитов в крови. К гранулоцитам относятся: базофилы, эозинофилы и нейтрофилы.
- GR% — относительное содержание гранулоцитов. Норма у взрослых — 50-80%
- GR# — абсолютное содержание гранулоцитов. Норма у взрослых — 2,2-8,8*109/л
HCT/RBC
Соотношение HCT/RBC означает средний объем эритроцитов. То же самое, что и MCV (см.выше)
HGB/RBC
HGB/RBC — этот показатель определяет среднее содержание гемоглобина в эритроците. То же самое, что и MCH (см.выше).
HGB/HCT
HGB/HCT — средняя концентрация гемоглобина в эритроцитах. То же самое, что и MCHC (см.выше)
RDW
RDW — ширина распределения эритроцитов в %. Показывает у какого процента эритроцитов размеры отличаются от нормы (7-8 мкм). Чем больше в крови микроцитов (размер <7 мкм) и макроцитов (размер >8 мкм), тем выше показатель RDW.
- Норма RDW у взрослых — 11,5–14,5%
- Норма у новорожденных (до 1 мес) — 14,9–18,7%
У детей старше 1 месяца норма RDW практически не отличается от взрослых. У новорожденных детей показатель значительно выше, т.к. в их крови еще в большом количестве присутствует фетальный (плодный) гемоглобин, который и влияет на размер эритроцитов.
Превышение RDW выше указанных величин — это эритроцитарный анизоцитоз.
RDW-SD
RDW-SD — показатель, указывающий на разрыв в размерах между самым маленьким микроцитом и самым большим макроцитом.
RDW-CV
RDW-CV — процентное распределение эритроцитов по размеру: % микроцитов, % нормоцитов и % макроцитов.
P-LCR
P-LCR — коэффициент больших тромбоцитов
ESR
ESR означает erythrocyte sedimentation rate, что переводится с английского как скорость оседания эритроцитов. Русская аббревиатура этого значения — СОЭ (в старых бланках может обозначаться РОЭ).
Наличие расшифровки общего анализа крови из английской транскрипции на русский язык пригодится не только пациенту, но и врачам различного профиля, т.к. в повседневной практике крайне редко приходится сталкиваться со всем многообразием возможных показателей ОАК.
medzeit.ru
расшифровка анализа, норма у взрослых и детей, таблица
Содержание статьи:
ОАК (общий анализ крови, клинический анализ крови) – это один из основных методов лабораторной диагностики, позволяющий оценить состояние организма человека в целом.
Развернутый анализ крови предполагает подсчет лейкоцитарной формулы, то есть определение процентного соотношения в периферической крови пациента разных видов лейкоцитов.
ОАК назначается практически при любом первичном обращении к врачу, а также проводится в рамках профилактических осмотров. В профилактических целях рекомендуется сдавать общий анализ крови не менее одного раза в год.
В случае если пациент принимает лекарственные средства, следует поставить об этом в известность врача при направлении на анализ.
Для назначения и расшифровки результата общего анализа крови следует обратиться к квалифицированному специалисту.
Подготовка и сдача общего анализа крови
Для общего анализа, как правило, используется капиллярная кровь (из пальца), но также может быть взята кровь из вены, в некоторых случаях предпочтение отдается этому методу, так как считается, что исследование венозной крови обеспечивает более точный результат по некоторым показателям.
 ОАК, или общий анализ крови – самое часто назначаемое лабораторное исследование
ОАК, или общий анализ крови – самое часто назначаемое лабораторное исследованиеЗабор крови осуществляется в утреннее время натощак. Накануне сдачи крови из рациона следует исключить жирную пищу и алкоголь, а также избегать физических и психических перегрузок, в день исследования нельзя курить. В течение получаса до забора крови пациенту желательно пребывать в полном покое.
В случае если пациент принимает лекарственные средства, следует поставить об этом в известность врача при направлении на анализ, согласовав с ним необходимость их отмены, поскольку некоторые лекарственные средства способны исказить результаты анализа.
Нормы общего анализа крови
В таблице представлены референсные значения показателей общего анализа крови у взрослых. В разных лабораториях в зависимости от применяемых методов исследования нормы могут отличаться. У детей нормы показателей меняются в зависимости от возраста.
Нормальные значения основных показателей ОАК
Для общего анализа, как правило, используется капиллярная кровь (из пальца), но также может быть взята кровь из вены.
Расшифровка результата
Гемоглобин
Превышение нормы отмечается при легочно-сердечной недостаточности, врожденных пороках сердечно-сосудистой системы, сгущении крови, интенсивных физических нагрузках.
Снижение происходит при кровотечениях, гематологических заболеваниях, у грудных детей.
Гематокрит
Повышается при эритремии, обширных ожогах, обезвоживании, перитоните, в состоянии шока.
Снижается при анемии, гипергидратации, а также при беременности.
Читайте также:Почему организм теряет жидкость: 14 причин обезвоживания
7 признаков того, что печень перегружена
6 принципов эффективного отдыха
Эритроциты
Количество эритроцитов в крови увеличивается при эритремии, вторичных эритроцитозах. Физиологическое увеличение красных клеток крови происходит при стрессах, физических и психических перегрузках, нерациональном питании, а также у новорожденных.
Уменьшение количества эритроцитов отмечается при дефиците железа в организме, авитаминозе, метастазировании злокачественных опухолей, гемолизе, лейкозах, физиологическое – после приема пищи, а также во временном промежутке между 17:00 и 07:00.
MCV
Средний объем эритроцита увеличивается при патологиях печени, алкоголизме, В12-дефицитной и фолиеводефицитной анемии.
Уменьшается при железодефицитной анемии, талассемии, гипертиреозе, отравлении солями тяжелых металлов.
MCH
Среднее содержание гемоглобина в эритроците повышается при В12-дефицитной и фолиеводефицитной анемии, заболеваниях печени.
Снижение отмечается при железодефицитной анемии.
MCHC
Средняя концентрация гемоглобина в эритроците увеличивается у пациентов со сфероцитозом.
Снижение наблюдается при недостатке железа в организме, гемоглобинопатиях.
RDW
Показатель ширины распределения эритроцитов по объему повышается при дефиците железа, авитаминозе, значительном лейкоцитозе, гемоглобинопатиях.
Повышение скорости оседания эритроцитов чаще всего служит признаком воспалительных процессов в организме, особенно инфекционных.
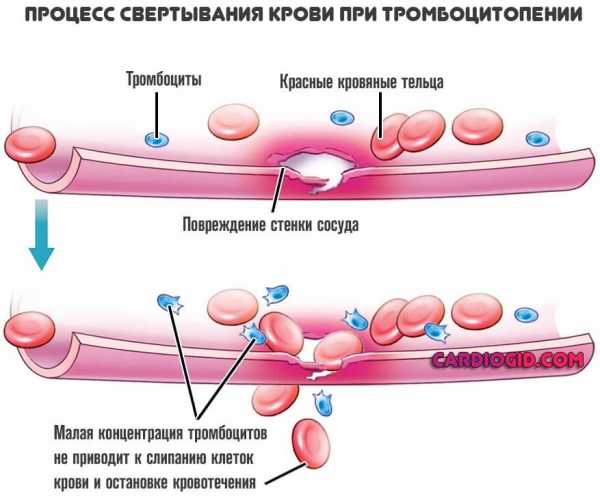
Тромбоциты
Содержание тромбоцитов в крови человека подчинено суточным и годовым колебаниям. Количество тромбоцитов увеличивается при туберкулезе, анемиях, системных заболеваниях, а также при онкологии и после хирургических операций. Физиологическое повышение их количества происходит во время интенсивных физических нагрузок.
Уменьшение тромбоцитов в крови отмечается при ДВС-синдроме, системной красной волчанке, метастазировании злокачественных новообразований в спинной мозг, инфекциях вирусной или бактериальной этиологии, застойной сердечной недостаточности, массивных гемотрансфузиях. Физиологическое снижение наблюдается у женщин во время менструации и беременности.
Лейкоциты
Если уровень лейкоцитов в крови повышен, чаще все это значит, что в организме присутствует инфекционно-воспалительный процесс. Кроме того, причиной могут быть травмы или опухоли.
Снижение количества лейкоцитов происходит при некоторых инфекционных заболеваниях, патологиях костного мозга, генетических аномалиях, отравлении солями тяжелых металлов.
Процентное соотношение разных видов лейкоцитов имеет диагностическое значение для выявления ряда патологических процессов, в частности, лейкоза.
ESR (СОЭ)
Повышение скорости оседания эритроцитов чаще всего служит признаком воспалительных процессов в организме, особенно инфекционных, а также может говорить о некоторых заболеваниях крови, инфаркте, инсульте, заболеваниях печени и желчевыводящих путей, туберкулезе, новообразованиях, нарушениях обмена веществ.
Снижение СОЭ встречается редко, причинами могут быть: печеночная недостаточность, нарушения водно-солевого обмена, дистрофия мышц, прием кортикостероидных препаратов, вегетарианство, голодание, курение.
Видео с YouTube по теме статьи:
www.neboleem.net
Расшифровка анализа крови в таблице
При диспансеризации или наличии какого-либо заболевания человек обязательно сдает общий анализ крови. Это исследование помогает диагностировать воспалительные, злокачественные и инфекционные патологии на ранних стадиях. Также анализ крови необходим для оценки эффективности лечения.
Статьи по темеРасшифровка общего анализа крови
Обратите внимание: для детей нормы каждого из показателей могут сильно отличаться. Все зависит от возраста ребенка.
Расшифровка ОАК у взрослых проще, поскольку значения нормы в период зрелости меняются уже не так часто.
В результатах анализа крови указывают следующие показатели:
Показатель | Обозначение в расшифровке | Норма для взрослых | Норма для детей |
Тромбоциты (10^9/л) | PLT | 180-320 |
|
Миелоциты (предшественники гранулоцитов) (%) | — | Отсутствуют. | Отсутствуют. |
Лимфоциты (%) | LYM | 19-37 |
|
Средний объем эритроцитов (фл, фемтолитров) | MCV | 80-100 |
|
Эритроциты (10^12/л) | RBC |
|
|
Гемоглобин (г/л) | HGB, Hb |
|
|
Гематокрит (%) | HCT |
|
|
Лейкоциты (10^9/л) | WBC | 4-9 |
|
СОЭ (скорость оседания эритроцитов, мм/ч) | ESR |
|
|
Нейтрофилы (%) | NEUT | 47-72 |
|
Эозинофилы (%) | EO | 0,5-5 |
|
Цветовой показатель | ЦП | 0,8-1,0 | 0,85-1,1 |
Анизоцитоз эритроцитов (%) | RFV | 11,5-14,5 | До полугода – 14,9-18,7. В дальнейшем показатели постепенно приходят к норме взрослого человека. |


Тромбоциты
Ключевую роль в процессе свертывания крови играют тромбоциты.
Если их уровень не соответствует норме, это говорит о проблемах с кроветворением, хотя некоторые причины нарушения носят физиологический характер. По количеству тромбоцитов могут заподозрить следующие патологии или особые состояния:
Расшифровка результатов анализа крови | О чем свидетельствует |
Отклонение в большую сторону |
|
Отклонение в меньшую сторону |
|
Эритроциты
Красные кровяные тельца несут в себе гемоглобин, поэтому основной их функцией является передача органам и тканям кислорода. Отклонения уровня эритроцитов от нормы имеет свои причины:
Расшифровка анализа | О чем свидетельствует |
Отклонение в большую сторону |
|
Отклонение в меньшую сторону |
|
Гемоглобин
В организме гемоглобин отвечает за перенос кислорода, поэтому данный показатель определяет уровень кислородного насыщения органов и тканей. Возможные причины отклонения HGB от нормы:
Расшифровка анализа | О чем свидетельствует |
Отклонение в большую сторону |
|
Отклонение в меньшую сторону |
|


Гематокрит
Процентное соотношение объема циркулирующей крови ко всей клеточной массе отражает гематокрит. Небольшие отклонения этого показателя могут считаться нормальными. Сильные изменения развиваются по следующим причинам:
Расшифровка анализа | О чем свидетельствует |
Отклонение в большую сторону |
|
Отклонение в меньшую сторону |
|
Лейкоциты
За клеточный иммунитет организма отвечают лейкоциты: макрофаги, лейкоциты, нейтрофилы и лимфоциты. Они борются с инфекционными агентами, синтезируют антитела. По результатам анализа крови уровень лейкоцитов по определенным причинам тоже может оказаться повышен или понижен:
Результат | Расшифровка возможных причин |
Повышенные показатели | Непатологические причины:
Воспалительные причины:
|
Пониженные показатели |
|
СОЭ
Расшифровка анализа крови у детей и взрослых обязательно содержит СОЭ. Чаще этот показатель специалист записывает в самом низу, как бы подводя итог. СОЭ может косвенно указывать на различные воспалительные процессы:
Результат расшифровки | Возможные причины |
Повышенные показатели |
|
Пониженные показатели |
|

Нейтрофилы
Количество нейтрофилов может меняться в зависимости от состояния иммунной системы, поскольку эти клетки являются разновидностью лейкоцитов. Варианты отклонений показателя анализа крови от нормы:
Результат расшифровки | Возможные причины |
Повышенные показатели |
|
Пониженные показатели |
|
Эозинофилы
Основные «санитары» организма – эозинофилы, поскольку они нейтрализуют аллергены и токсины, участвуют в формировании гуморального иммунитета. Отклонение количества данных клеток от нормы указывает на проблемы с защитными механизмами:
Результат | Возможные причины |
Повышенные показатели |
|
Пониженные показатели |
|
Цветовой показатель
На степень насыщения эритроцитов гемоглобином указывает цветовой показатель. В зависимости от количества красных кровяных телец определяется яркость цвета крови. ЦП рассчитывается как отношение гемоглобина к количеству эритроцитов – HGB/RBC. Возможные результаты измерения этого показателя:
Результат | Возможные причины |
Повышенные показатели |
|
Пониженные показатели |
|


Расшифровка биохимического анализа крови
Более развернутую клиническую картину состояния больного помогает получить биохимический анализ венозной крови. К важным показателям этого исследования относятся:
Показатель | Норма | Причины повышения | Причины понижения |
Общий белок, г/л | 64-86 |
|
|
Альбумин, г/л | 35-50 |
|
|
Трансферрин, г/л | 2-4 |
|
|
Ферритин, МК/л |
|
|
|
Альфа-фетопротеин, ЕД/мл | 0 | 2-3 триместр беременности | |
Билирубин, ммоль/л | 8,6-20,5 |
| Прием витамина С, Фенобарбитала, Теофиллина. |
Ревматоидный фактор, ЕД/мл | 0-10 |
| Невысокие показатели РФ выявляются у здоровых людей. |
Видео
 КАК РАСШИФРОВАТЬ СВОЙ АНАЛИЗ КРОВИ ДЛЯ ЛЮБОГО ВОЗРАСТА 23.01.2018 г.
КАК РАСШИФРОВАТЬ СВОЙ АНАЛИЗ КРОВИ ДЛЯ ЛЮБОГО ВОЗРАСТА 23.01.2018 г.
Внимание! Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Рассказать друзьям:Статья обновлена: 13.05.2019
sovets.net
Расшифровка общего анализа крови взрослых: норма и причины отклонений
 Общий анализ крови, в зависимости от клинической картины, может быть дополнен другими видами гематологических исследований. Виды и стоимость анализов…
Общий анализ крови, в зависимости от клинической картины, может быть дополнен другими видами гематологических исследований. Виды и стоимость анализов…  Расширенный гематологический анализ крови позволит получить максимально точную картину состояния иммунной системы и диагностировать широкий спектр патологий. Где сдать анализ?
Расширенный гематологический анализ крови позволит получить максимально точную картину состояния иммунной системы и диагностировать широкий спектр патологий. Где сдать анализ?  Анализ крови из вены гарантирует более точные результаты по сравнению с исследованием крови из пальца. 5 причин сдавать кровь из вены…
Анализ крови из вены гарантирует более точные результаты по сравнению с исследованием крови из пальца. 5 причин сдавать кровь из вены…  Запишитесь на бесплатный прием к врачу. Специалист проведет консультацию и расшифрует результаты анализов. Записаться…
Запишитесь на бесплатный прием к врачу. Специалист проведет консультацию и расшифрует результаты анализов. Записаться…  Комфорт — превыше всего! Сдайте анализы не выходя из дома или подберите наиболее удобную по расположению лабораторию. Вызвать специалиста на дом… Найти ближайший медицинский центр…
Комфорт — превыше всего! Сдайте анализы не выходя из дома или подберите наиболее удобную по расположению лабораторию. Вызвать специалиста на дом… Найти ближайший медицинский центр…  Сэкономьте на медицинском обследовании, став участником специальной дисконтной программы. Узнать больше…
Сэкономьте на медицинском обследовании, став участником специальной дисконтной программы. Узнать больше…  Контроль качества клинических лабораторных исследований, осуществляемый по международным стандартам, – гарантия точного диагноза. Посмотреть на примере независимой лаборатории «ИНВИТРО»…
Контроль качества клинических лабораторных исследований, осуществляемый по международным стандартам, – гарантия точного диагноза. Посмотреть на примере независимой лаборатории «ИНВИТРО»… Часто визит к врачу заканчивается тем, что доктор выдает вам направление на общий анализ крови (ОАК). Это исследование подтверждает или опровергает первичный диагноз, позволяет следить за течением заболевания, а еще — часто проводится в профилактических целях, чтобы убедиться, что у человека нет никаких скрыто протекающих патологий.
Несмотря на то, что общий анализ крови включает в себя всего несколько параметров, расшифровка его результатов проблематична без участия врача. Но некоторые выводы все же можно сделать самостоятельно, опираясь на нормальные значения ОАК, о которых мы подробнее расскажем в этой статье.
Особенности общего анализа крови
Кровь — это жидкая ткань организма. Она состоит из водянистой плазмы и клеток. У крови много функций: она отвечает за транспорт пищевых белков, гормонов и газов, за иммунитет и поддержание постоянства внутренней среды организма. Поэтому при большинстве заболеваний показатели крови изменяются, что дает основание врачу сделать вывод о состоянии больного.
Общий анализ крови всегда назначается при подозрении на острое или хроническое инфекционное заболевание, при симптомах анемии и скрытого кровотечения, при генетических патологиях свертывающей системы и при онкоскрининге. Женщинам ОАК неоднократно проводится во время беременности.
Это интересно!
Общий анализ крови — обязательная процедура для людей, желающих сдать донорскую кровь. Его результаты помогают выявить возможные противопоказания для трансфузии. Вместе с ОАК проводится определение группы крови и резус-фактора, а также анализ на ВИЧ-инфекцию и гепатит В.
Для общего анализа кровь сдают из пальца или из вены. Это зависит от принципов работы лаборатории, но, как правило, не сказывается на точности полученных результатов. В случае, когда для анализа используют капиллярную кровь, медсестра прокалывает безымянный палец скарификатором (маленьким лезвием) или иголкой, после чего собирает выступившую кровь в капилляр. Если лаборатория использует венозную кровь, анализируется биоматериал из вены на локтевом сгибе, а кровь собирается в пробирку, после чего на место прокола на 10–30 минут накладывается давящая повязка. Обе процедуры почти безболезненны и не вызывают никаких осложнений или изменений самочувствия.
Перед общим анализом крови желательно на 4 часа воздержаться от приема пищи, курения, употребления алкоголя и любых стрессов, в том числе — физических нагрузок. Это позволит получить точный результат без погрешностей и необъяснимых изменений показателей.
Показатели клинического исследования
В ходе общего анализа крови проводится определение стандартных параметров. Каждый из них значим, но объективную картину о здоровье человека дает расшифровка результатов с учетом взаимного влияния показателей друг на друга.
- Гемоглобин (Hb). Пигмент крови, содержащий железо. В норме присутствует в эритроцитах, но в некоторых ситуациях определяется в крови в свободной форме (об этом ниже). Отвечает за перемещение кислорода и углекислого газа по сосудам.
- Эритроциты (RBC). Самые многочисленные клетки крови, благодаря которым она приобретает красный цвет. Функция эритроцитов — газообмен, перенос питательных и лекарственных соединений, участие в иммунной защите.
- Ретикулоциты (RTC). Юные эритроциты, которые недавно вышли в кровяное русло из красного костного мозга. В отличие от своих «старших товарищей» они имеют не приплюснутую, а округлую форму, из-за чего хуже связывают кислород и углекислый газ. Через 1–3 дня циркуляции по сосудам они созревают, превращаясь в эритроциты.
- Тромбоциты (PLT). Белые кровяные пластинки, представляющие собой «осколки» клеток. При травмах или порезах они образуют нити, способные «склеивать» место повреждения, препятствуя кровопотере и стимулируя свертывание крови.
- Тромбокрит (PST). Этот показатель определяет, какую долю крови составляют тромбоциты. В отличие от количества тромбоцитов, определяемых в пересчете на литр, тромбокрит позволяет избежать ошибочных выводов, которые случаются, если кровь у пациента слишком густая или слишком жидкая (вследствие этого тромбоцитов в анализе может оказаться больше или меньше нормы). С этой же целью в общем анализе иногда рассчитывают гематокрит (Ht) – отношение объема эритроцитов к общему объему крови.
- СОЭ (ESR). Скорость оседания эритроцитов, помещенных в пробирку, изменяется в зависимости от различных физиологических и патологических состояний. Этот параметр характеризует содержание белков в плазме крови — если их много, красным кровяным тельцам легче опуститься на дно сосуда, и СОЭ повышается.
- Лейкоциты (WBC) Лейкоциты иногда называют белыми клетками крови — без специального окрашивания их сложно увидеть под микроскопом. Эти форменные элементы отвечают за иммунитет. Они подразделяются на 10–15 подвидов, каждый из которых выполняет свою функцию. Но даже по общему содержанию лейкоцитов, определяемому в ходе ОАК, возможно предположить, есть ли в теле у человека воспалительная реакция или нет.
Важно знать!
Помимо общего анализа крови существует также развернутый анализ крови (РАК), который более детально описывает количество форменных элементов и другие параметры (среднее содержание гемоглобина в эритроците, лейкоцитарная формула и т.д.). Одновременно с этим ОАК не всегда включает перечисленные выше показатели — иногда его проводят в сокращенном виде, определяя лишь СОЭ, уровень гемоглобина и количество лейкоцитов. Дело в том, что при некоторых состояниях важна подробная информация об изменении состояния крови, в то время как при наблюдении за течением уже диагностированного заболевания или в целях профилактики можно ограничиться основными сведениями. Решение о целесообразности каждого анализа врач принимает в индивидуальном порядке.
Нормы общего анализа крови у взрослых (таблица референсных значений)
Каждый живой организм уникален, поэтому нельзя рассчитывать на то, что показатели крови у всех нас будут совпадать даже в отсутствие болезней. Различия нормативов ОАК связаны с возрастом и полом пациента — это определяется и особенностями формирования иммунной системы, и различным белковым составом крови, и телосложением мужчин и женщин. Более того, референсные значения у разных лабораторий иногда отличаются, поэтому смотреть нужно именно на цифры, указанные в бланке, который вы получите после диагностики.
Приведем ориентировочные показатели общего анализа крови у взрослых людей:
Таблица общего анализа крови у взрослых 18–45 лет
|
Показатель |
Норма для мужчин |
Норма для женщин |
|
Гемоглобин (г/дл) |
13,2–17,3 |
11,7–15,5 |
|
Эритроциты (х106/мкл) |
4,30–5,70 |
3,80–5,10 |
|
Ретикулоциты (%) |
0,24–1,7 |
0,12–2,05 |
|
Тромбоциты (х103/мкл) |
150–400 |
150–400 |
|
Тромбокрит (%) |
0,15–0,35 |
0,15–0,35 |
|
СОЭ (мм/ч) |
0–15 |
0–20 |
|
Лейкоциты (х103/мкл) |
4,50–11,0 |
4,50–11,0 |
Лучший способ узнать о состоянии своего здоровья — поговорить с лечащим врачом после того, как лаборатория вручит вам результаты общего анализа крови.
Расшифровка клинического анализа крови
В современных условиях общий анализ крови проводится автоматизировано — без ручного труда лаборантов. Такой подход ускоряет получение результата и практически исключает ошибки. Поэтому, если вы сдаете ОАК в плановом порядке, то бланк с заключением вам выдадут уже на следующий день. Однако в срочных случаях исследование произведут всего за 30–60 минут.
В бланке с результатами анализа должна быть указана ваша фамилия, иногда — пол и возраст. Далее идет перечисление определяемых показателей, результаты анализа крови и референсные значения, на которые стоит ориентироваться. Внизу может стоять подпись лаборанта, проводившего исследование, или печать учреждения.
В ходе расшифровки результатов общего анализа крови у взрослых врач обычно быстро просматривает все параметры крови, останавливаясь на тех, которые расходятся с нормой. В зависимости от того, повышены они или понижены, и того, как они сочетаются с другими показателями, доктор выносит вердикт.
Повышение уровня гемоглобина всегда оценивается в совокупности с числом эритроцитов. Если пигмента много, а клеток мало, то врачи подозревают распад красных кровяных телец в русле крови (гемолиз). Такое случается после отравлений или неудачной гемотрансфузии. В случае, когда повышаются оба показателя (или эритроциты в норме), можно предположить, что причина изменений — обезвоживание или эритроцитоз, обусловленный проживанием в высокогорье или недостаточностью почек, легких или сердца. При значительном повышении содержания эритроцитов и гемоглобина доктор отправит пациента на дополнительное обследование, поскольку такая картина характерна для доброкачественной опухоли крови — болезни Вакеза.
Снижение гемоглобина и эритроцитов случается в двух случаях — при гипергидратации (поэтому не стоит пить много жидкости перед общим анализом крови) и при анемиях, связанных со скрытым кровотечением или нарушением синтеза красных телец. Иногда это сопровождается повышением содержания ретикулоцитов — чтобы восполнить дефицит эритроцитов, они преждевременно покидают костный мозг.
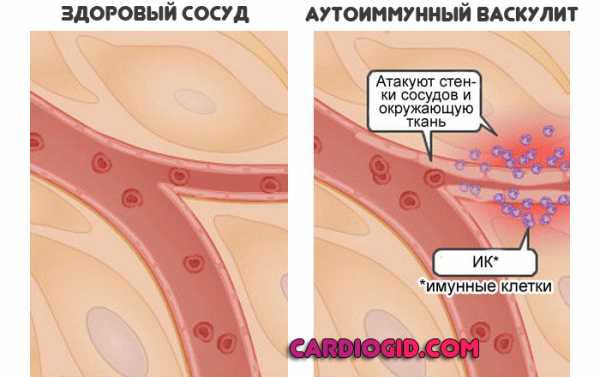
Основная причина повышения СОЭ у взрослых — инфекционное заболевание. Однако также этот показатель меняется при стрессах, беременности у женщин, аутоиммунных болезнях и злокачественных новообразованиях.
Изменение количества тромбоцитов в крови — тревожный симптом. Тромбоцитоз является косвенным признаком кровотечений, воспалительного процесса, онкологических заболеваний, а еще характерен для пациентов, у которых удалили селезенку. Тромбоцитопения же характерна для некоторых врожденных патологий, связанных с нарушением синтеза клеток крови, для аутоиммунных болезней и для беременности.
Лейкоцитоз сопровождает бактериальные и вирусные инфекции, а также ожоги, травмы. Он может свидетельствовать о наличии злокачественной опухоли в организме. Но если повышение лейкоцитов в общем анализе крови незначительное, оно чаще всего объясняется физиологическим лейкоцитозом, который наблюдается при стрессе, посещении солярия, физических нагрузках и менструации у женщин. А вот лейкопению игнорировать не стоит: это признак тяжелых инфекционных заболеваний, реакции на лекарственные препараты или рака.
Не стоит раньше времени строить пугающие гипотезы, если вы увидели какие-либо отклонения в своих результатах ОАК до того, как бланк попал в руки врача. Только медик знает, как правильно прочитать общий анализ крови взрослого человека и какие секреты таят эти параметры. Поэтому обязательно советуйтесь с врачом в случае, если обследование выявило патологию — своевременная диагностика поможет вам избежать серьезных заболеваний в будущем.
В какой клинике можно сдать общий анализ крови взрослому?
Поскольку общий анализ крови — самый распространенный вид лабораторного исследования в медицине, сдать его можно почти в любом медицинском учреждении, от поликлиники до крупного многопрофильного стационара. Иногда такой тест предлагают пройти даже в аптеках. Но не стоит с беспечностью относиться к выбору места, куда вы отправитесь сдавать ОАК, ведь от полученных результатов зависит дальнейшая стратегия диагностики и лечения.
Так, сеть независимых лабораторий «ИНВИТРО» имеет отличную репутацию, которую компания заслужила почти за два десятка лет работы в России и странах СНГ. Помимо безупречного качества диагностики, здесь вам всегда предложат удобные условия для сдачи анализа и получения результатов, которыми зачастую не могут похвастаться государственные медучреждения. Независимые лаборатории «ИНВИТРО» — это современные технологии на всех этапах деятельности.
Лицензия на осуществление медицинской деятельности № ЛО-50-01-009134 от 26 октября 2017 г.
www.eg.ru
расшифровка, норма в таблице, что это такое
Общий анализ крови, или как его еще сокращенно называют ОАК, является одним из базовых исследований, позволяющих обнаружить патологии на начальной стадии развития. Зачастую отсутствие внешних проявлений не является гарантией абсолютного здоровья. Только исследование крови позволит с максимальной точностью определить ваше состояние.
Расшифровка анализа ОАК — ключ к своевременной диагностике заболевания и назначению результативной терапии. Людям, далеким от медицины и различных устрашающих взор терминов, довольно трудно понять, что значит их анализ: все ли хорошо или стоит бить тревогу. Если до похода к врачу еще долго, а на руках расшифровка анализа, попробуйте растолковать ее самостоятельно, используя нашу рекомендательную статью.
Кратко об анализе
Часто анализ ОАК называют самым простым. Правда в этом, конечно, есть, но не стоит забывать, что при всей своей кажущейся простоте этот анализ самый информационный и охватывает следующие «кровяные» параметры:
- Количество эритроцитов
- Уровень гемоглобина
- СОЭ (скорость оседания эритроцитов)
- Лейкоциты и лейкоцитарная формула
- Гематокрит
- Тромбоциты
- Цвет биоматериала
- Лимфоциты
Каждый из этих параметров отвечает за ту или иную функцию организма, любой сбой в системе сразу же отражается на качественном составе крови.
Из огромного спектра исследований данный анализ не требует тщательной и строгой подготовки. Достаточно, по возможности, сдать кровь натощак при условии, что вы не грудной малыш или беременная женщина.
Кровь для анализа берется из пальца, а потому ни о каких серьезных кровопотерях и речи не может быть.
Ну и что самое приятное, вам не придется мучительно ожидать результатов несколько дней. Зачастую они бывают готовы к вечеру того же дня, когда вы посетили лабораторию.
Осталось только правильно расшифровать результаты и можно спать спокойно.
Помните, что вы можете только приблизительно соотнести соответствуют ли ваши данные медицинским нормам. Не стоит самостоятельно ставить себе диагнозы, а уж тем паче назначать лечение. Только ваш лечащий врач может четко и грамотно интерпретировать результаты исследования.
Как правило, доктор обращает внимание только на некоторые показатели. Если же его смущает еще что-то, скорее всего, пациент будет отправлен на дополнительное обследование.
Клинический анализ крови входит в перечень обязательных исследований, назначаемых пациенту при первых признаках недомогания.
Что значат ваши показатели
Еще несколько лет назад результаты представляли собой бланк, в который рукой лаборанта были вписаны все ваши параметры. На сегодняшний день в медицине практически все автоматизировано, поэтому и ответ вы получите в виде большой распечатки. На ней будут указаны ваши значения и референсные. Это поможет вам быстро определить, насколько нормальные ваши анализы.
В таких распечатках все показатели обозначены терминами на английском языке. Например, число эритроцитов — RBC.Мы предлагаем вам интерпретации с анализом каждого сывороточного компонента в отдельности.
Норма эритроцитов (RBC)
Эритроциты — красные клетки крови, транспортирующие гемоглобин. Любое нарушение в работе этих форменных элементов может свидетельствовать об анемии. Эритроциты выводят из тканей углекислый газ, который затем удаляется через легкие.
Эритроциты всегда во главе такого анализа крови, как ОАК. Это связано с тем, что именно эти клетки выполняют множество других функций, кроме вышеперечисленных. Если качественный или количественный состав эритроцитов нарушается, автоматически падает гемоглобин.
Таблица 1
| Пол | Норма | Возможные причины изменения |
| Женщины | 3,7 – 4,7*10 в 12 степени л | Эритроцитоз, если норма повышена Эритропения при пониженных показателях |
| Мужчины | 4 – 5,1*10 в 12 степени л |
У детей показатели эритроцитов в крови несколько иные, чем у взрослых.
Гемоглобин (HGB): функция и норма
Что такое гемоглобин, пожалуй, известно каждому. Очень активный белок, который отвечает за транспортировку кислорода. При нарушении уровня гемоглобина в организме возникает анемия, которая чревата серьезными последствиями. А вот повышенный уровень гемоглобина может быть признаком обезвоживания организма либо количество эритроцитов намного выше нормы.
Нижеприведенная таблица показывает усредненные медицинские значения уровня гемоглобина в крови разновозрастных людей.
| Пол | Норма |
| Женщины | 115 – 140 г/л |
| Мужчины | 130 – 160 г/л |
| Дети | Новорожденные – 170-240 г/л Дети до года – 110 – 150 гл От года до 15 лет – 110-160 г/л |
Любое отклонение от нормы относительно гемоглобина требует дополнительного контроля. Для этого назначается дополнительное обследование на предмет изучения причин снижения или повышения уровня гемоглобина.
Тромбоциты (PLT)
Такие анализы, как ОАК, большое внимание уделяют тромбоцитам. Это как раз тот показатель, на который врач обращает пристальное внимание.
Мы неоднократно говорили, что тромбоциты — это кровяные тельца в форме продолговатых пластин, отвечающие за свертываемость крови. Изменения в показателях этих сывороточных компонентов заставляет насторожиться.
Повышение уровня тромбоцитов может быть симптомом миелолейкоза, серьезного воспаления или последствия постоперационного периода.
У мужчин и женщин норма тромбоцитов в крови одинакова.
| Пол | Норма |
| Женщины | 180 – 320*10 в 9 степени/л |
| Мужчины | |
| Дети | Новорожденные – 180-490*10 в 9 степени/л До 6 лет – 160 -400 *10 в 9 степени/л От 7 до 15 лет – 180 -380 *10 в 9 степени/л |
Лейкоциты (WBC) и лейкоцитарная формула
Эти белые кровяные тельца считаются защитниками организма от вредоносных вирусов и бактерий. Именно повышенный уровень лейкоцитов в крови — первый признак прогрессирующего воспалительного процесса. Чем раньше он будет обнаружен, тем скорее будут приняты меры.
Многочисленные изучения лейкоцитов и их свойств показали, что основными причинами повышения и понижения уровня лейкоцитов являются:
- анемия
- потеря лимфы;
- вирусные инфекции.
Таблица 2

Лейкоциты выполняют роль лакмусовой бумаги: как только вирус попадает в организм, белые тельца немедленно реагируют на врага.
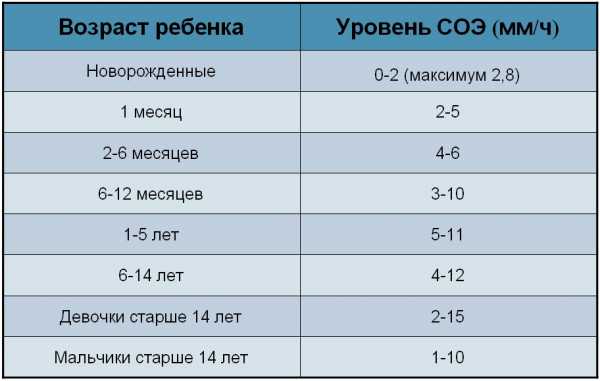
Скорость оседания эритроцитов
Этот показатель напрямую зависит от возраста и пола пациента. Именно по СОЭ врач определяет наличие каких-либо патологических отклонений.
- У мужчин норма не выход за пределы 2-19 мм/ч
- У женщин — 2-15 мм/ч
Норма у детей несколько отличается от «взрослых» показателей.
Повышение СОЭ может быть связано со следующими факторами:
- воспалительные процессы
- инфекционные заболевания
- проявление анемии
- злокачественные новообразования
При этом повышенный уровень оседания эритроцитов считается вполне себе нормальным явлением у беременных женщин.
Не только эритроциты, тромбоциты и лейкоциты показывают реальное состояние организма.Так, например, цветовой показатель считается ведущим при определении гипохромии, иначе железодефицитной анемии.
В таблице, представленной ниже, вы сможете увидеть все параметры, объединенные воедино.

Современные технологии
На сегодняшний день медицинская отрасль широко развита с точки зрения техники и «окомпьютезирования». Новомодные анализаторы крови с максимальной точностью исследуют ваш биоматериал и выдают идеальную расшифровку.
Все больше и больше сайтов предлагают услугу под названием «онлайн расшифровка». Для этого вам будет достаточно войти в интернет, набрать необходимый запрос и следовать инструкции выбранного сайта.

Только при этом важно понимать, что с этой кропотливой работой лучше всего справится квалифицированный специалист, к которому вы в скором времени отправитесь на прием. Ну а пока есть время до визита, а волнение так и съедает изнутри, вбейте свои параметры в онлайн программу и получите на руки предварительный диагноз.
В любом случае никогда нельзя терять самообладания и спокойствия. Даже если ваши результаты далеки от идеала, врач назначит повторное обследование и подберет необходимую терапию.
Будьте здоровы и своевременно сдавайте общий анализ крови для профилактики. Ведь всегда легче вылечить маленькую болезнь, чем ее большого брата.
pro-analiz.ru
расшифровка. Показатели нормы анализа крови :: SYL.ru
Абсолютно всех людей периодически мучают боли в органах, мышцах, головокружения, простуды, вирусы. Кто-то сразу бежит к врачу, а другие, наоборот, занимаются самолечением. Причём не только игнорируют поход к специалисту, а самостоятельно поставив себе диагноз, начинают курс немедикаментозного лечения. Тем самым люди совершают непоправимую ошибку. Они не только не выздоравливают, а, наоборот, зарабатывают новые болезни и недуги. Лечение народными средствами – это, по сути, ерунда, особенно если вы назначили его себе сами.
Информативный анализ
Изначально оценить состояние здоровья человека можно, сдав общий анализ крови (ОАК). Мгновенная процедура открывает карты на ситуацию во всём организме. Даже обычный насморк может иметь корни гораздо более глубокие, чем изначально кажется. Анализ крови делают для оценки степени заболевания, для выяснения динамики при запущенных или плохо поддающихся лечению болезнях и просто в профилактических целях.
В основном кровь берётся из пальца, путём прокола скарификатором. Однако сегодня во многих лабораториях уже перешли на прогрессивный уровень и делают это с помощью ручки-скарификатора (где регулируется глубина прокола) или специальным ланцетом. Ланцет – это приспособление нового поколения, предназначенное для детей. За счёт тоненькой иголочки прокол совершенно неощутим, а пружинка – основа моментально ломается. То есть ланцет – одноразовое устройство, что говорит о 100% безопасности при заборе крови у больного. Результат будет готов в течение суток.

ОАК – исследование, проводимое в лаборатории, которое заключается в подсчёте всех видов клеток крови пациента, их параметров в соотношение с нормой. При отсутствии жалоб человеку сдавать кровь следует каждые полгода.
Расшифровка терминов
Для постановки верного диагноза необходимо сдать кровь, а точнее, общий анализ крови. Расшифровка терминов, которые используются при записи результатов, известна не всем.
ОАК делится на биохимический, иммунологический, гормональный и серологический. Зачастую полученный результат пугает пациента, ведь не зная медицинских терминов и сокращений самостоятельно разобраться невозможно. Предлагаем список аббревиатур показателей крови, которые исследуются, и их толкование:
- RBC – эритроциты. Служат для равномерного и регулярного снабжения кислородом всех участков человеческого тела.
- MCV — показатель размера одного эритроцита.
- RDW – размещение эритроцитов по ширине.
- HCT гематокрит — количество эритроцитов в общем объёме крови.
- PLT — тромбоциты. Помогают крови свёртываться, то есть выполняют защитную функцию.
- MPV – совокупность тромбоцитов в крови.
- WBC – лейкоциты. Это защитники организма от вирусов, бактерий, инородных тел. Играют активную роль в иммунной системе.
- HGB– гемоглобин. Перегоняет кислород из лёгких по всему организму. Также поддерживает кислотность в крови.
- MCH – количество гемоглобина в одном эритроците.
- MCHC – плотность заполнения гемоглобином одного эритроцита.
- LYM – абсолютное или относительное содержание лимфоцитов (клеток, вырабатывающих антитела).
- GRA– абсолютное или относительное содержание гранулоцитов (лейкоцитов с ядром, которые борются с инфекциями).
- MID – абсолютное или относительное содержание моноцитов (крупнейших лейкоцитов, противостоящих инородным телам).
- Эозинофилы – это лейкоциты, которые выявляют и уничтожают чужеродный белок.
- Палочкоядерные – наибольшая группа лейкоцитов, противостоящих бактериям, грибкам.
- Сегментноядерные – защищают организм от вирусов, бактерий, всевозможных инфекций.
- СОЭ – скорость, с которой оседают, склеиваются эритроциты. Этот показатель является крайне важным в целом, но не несёт конкретной информации о каком-либо заболевании.
Расшифровка клинического анализа
- Эозинофилы – это лейкоциты, которые выявляют и уничтожают чужеродный белок.
- Палочкоядерные – наибольшая группа лейкоцитов, противостоящих бактериям, грибкам.
- Сегментноядерные – защищают организм от вирусов, бактерий, всевозможных инфекций.
- СОЭ – скорость, с которой оседают, склеиваются эритроциты. Этот показатель является крайне важным в целом, но не несёт конкретной информации о каком-либо заболевании.
Гемоглобин
Очень значимым является показатель гемоглобина в человеческом организме. Про него хочется сказать отдельно. Этот красящий пигмент — характерный показатель состояния вашего здоровья. Следить за ним стоит усердно, особенно если есть склонность к его резкому увеличению или снижению. Функцией гемоглобина является передача кислорода с кровью по всему телу, он поступает даже в самые мелкие артерии и капилляры. Поэтому чтобы обеспечить в организме достаточный уровень этого сложного белка, регулярно следует вести правильный образ жизни. К симптомам заниженного гемоглобина (анемии) относят:
- головокружение;
- сухость, стянутость кожи;
- повышенная утомляемость;
- проблемы со сном;
- учащённое сердцебиение в состоянии покоя.

Завышенный уровень гемоглобина указывает на такие возможные проблемы, как:
- сахарный диабет;
- ожог;
- порок сердца;
- кишечная непроходимость.
Факторами, которые негативно влияют на скачок гемоглобина в крови, являются:
- курение;
- неправильное питание;
- систематическое обезвоживание.
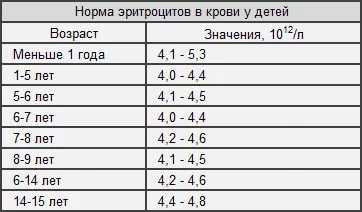
Общий анализ крови: расшифровка у детей
Сдавать кровь следует не только взрослым или больным. Дети также подлежат регулярному обследованию. Особенно если врач направляет сдать общий анализ крови. Расшифровка у детей следующая:
Показатель | Норма | |||
1 день | 30 дней | 6 месяцев | 1 год | |
Эритроциты, x 10¹² | 4,2—6,3 | 3,1—5,4 | 3,2—4,4 | 3,7—5 |
Тромбоциты, х 109 | 170—470 | 175—400 | 170—400 | 150—370 |
Лейкоциты, х 109 | 8,5—24 | 6,2—13,3 | 5,1—12,7 | 5,8—12 |
Гемоглобин | 170—230 | 107—170 | 102—142 | 115—140 |
Следующие показатели одинаковы для всех возрастов. Эозинофилы – от 1 до 5%, СОЭ – от 4 до 12 мм/ч и тромбоциты – от 160 до 310 х 109/л.
Показатель | Норма | ||
1—5 лет | 6—12 лет | 13—17 лет | |
Эритроциты, x 10¹² | 4,1—5,3 | 3,3—5,6 | 3,5—5,6 |
Гематокрит | 0,32—0,4 | 0,33—0,43 | 0,34—0,45 |
Лейкоциты, х 109 | 5—11 | 4,2—9,3 | 4,2—8,6 |
Гемоглобин | 102—140 | 115—145 | 120—145 |
Нейтрофилы | 30—45 | 30—50 | 40—60 |
Правила и порядок забора крови
Во время длительного лечения очень часто требуют пересдавать кровь. Делают это, чтобы проверить, есть ли в ней конкретные препараты и дают ли они нужный эффект. Нельзя употреблять за день до сдачи алкогольные напитки и жирную пищу. По возможности стоит избежать физиопроцедур, солярия, рентгена. А утром перед сбором нельзя завтракать и курить. Всё это может дать ложные результаты общего анализа крови. Расшифровка крайне важна для последующего лечения, определить которое может только ваш лечащий врач.
Выявить воспалительные процессы, достоверно оценить систему кровообращения, показатель гемоглобина и диагностировать анемию — всё это сделает общий анализ крови. Расшифровка у взрослых отличается от детской. В неё входит гораздо больше исследуемых показателей, и норма совершенно иная.
Сейчас во многих лабораториях материал для ОАК берут из вены. В основном это делают потому, что из пальца не всегда удаётся собрать нужное количество. А это затрудняет выявление многих инфекций. Поэтому кровь из вены предпочтительнее. Однако если самым важным показателем для исследования является глюкоза, то здесь неоспоримо нужна капиллярная кровь.
Общий анализ крови: расшифровка у взрослых
Конечно, мало сдать один анализ. Собственно, он не является точным диагнозом. Врач обязан провести осмотр, задать вопросы, возможно, назначить дополнительные обследования.
Показатель | Норма |
RBC, x 10¹² | 4—6 — у мужчин; 3,7—4,5 — у женщин |
MCV | 80—100 |
RDW | 11,7—14 |
HCT | 36—50 — у мужчин; 35—54 — у женщин |
PLT, х 109 | 180—360 |
MPV | 7—11 |
WBC, х 109 | 4—9 |
HGB | 135—150 — у мужчин; 120—145 — у женщин |
MCH | 27—32 |
MCHC | 320—360 |
LYM лимфоциты, х 109 | 0,85—3 |
GRA гранулоциты, х 109 | 1,7—7,9 |
MID моноциты, х 109 | 0,1—0,8 |
LYM лимфоциты | 19—40 |
GRA гранулоциты | 47—72 |
MID моноциты | 5—11 |
Эозинофилы | 1—5 |
Палочкоядерные | 1—5 |
Сегментоядерные | 46—72 |
Лимфоциты | 19—38 |
Моноциты | 3—11 |
СОЭ | 2—15 |
Норма у беременных
Клинический анализ назначается абсолютно всем беременным, причём несколько раз. Первый раз самый важный — как только женщина встаёт на учёт. Проигнорировать его нельзя, ведь нужно определить, в каком состоянии находится будущая мама.
Если в женском организме имеются инфекции, вирусы или будущая мать страдает аллергией, то, несомненно, их выявит общий анализ крови. Норма и расшифровка результатов должны храниться в обменной карте беременной, чтобы врач-гинеколог могла с ними ознакомиться, проконсультировать женщину.
Крайне важен показатель уровня гемоглобина. При его нехватке у ребёнка может возникнуть кислородное голодание, а следовательно, и отклонение в развитии. Дефицит железа можно восполнить, главное, вовремя его обнаружить. Вообще, уровень гемоглобина на протяжении всей беременности разный. В первом триместре он не сильно отличается от нормы обычной женщины, то есть это 110-130 г/л. Дальше же уровень снижается, но порог в 100 г/л должен соблюдаться. Известно, что в период вынашивания ребёнка количество крови в организме женщины увеличивается. А вот концентрация гемоглобина значительно уменьшается. Поэтому суточную дозу железа при беременности стоит увеличить до 1-19 мг.
Показатель лейкоцитов обязательно должен быть в пределах. Ведь его увеличение говорит о присутствии в организме инфекции, воспалительного или другого опасного процесса. Хотя ближе к родам небольшой скачок считается нормой. А вот снижение их количества возможно после применения лекарств.
Показатель | Норма |
Гемоглобин | 111—150 |
Эритроциты, x 10¹² | 3,6—5 |
Тромбоциты, х 109 | 170—380 |
| Лимфоциты | 25 |
Лейкоциты, х 109 | 4—10,7 |
Базофилы | 0,2 |
Нейтрофилы | 66—68 |
Эозинофилы | 1,5 |
Моноциты | 4,4 |
Палочкоядерные | 40—72 |
Сегментоядерные | 1-6 |
СОЭ | 2—15, но возможно и до 45 |
Главное, не зацикливаться на цифрах
В заключение хочется сказать, что значения показателей нормы не идеальны. И отклонение в несколько десятых ещё не говорит о проблемах со здоровьем. Конечно, поход к врачу откладывать не стоит. О своем здоровье надо заботиться и уделять ему должное внимание. Хорошее самочувствие, бодрость, энергия – вот главные показатели здоровья человека. Питайтесь правильно и полноценно, проводите время на свежем воздухе, не забывайте про физические нагрузки и наслаждайтесь каждым прожитым днём.
www.syl.ru
расшифровка показателей, норма у взрослых
Общий анализ крови (оак) – это лабораторное исследование качественных и количественных показателей. Практически каждое обращение к врачу не обходится без назначения этого вида диагностики. ОАК позволяет диагностировать заболевание и назначить корректное его лечение.
Как проводится диагностика
Есть основные показатели, по которым проводится данное исследование:
- Количество гемоглобина
- Уровень гематокрита
- СОЭ
- Цветовой показатель
- Количество каждого форменного элемента
ОАК – полностью характеризует реакцию организма на неблагоприятные процессы в нем. Небольшая подготовка пациента к диагностике способствует получению достоверных результатов. Процедура проводится следующим образом:
Забор крови проводится в утреннее время натощак. Прием воды должен происходить не позже чем за 4 часа до исследования.
Данная биологическая жидкость берется из пальца. При помощи скарификатора делается прокол и кровь набирается в стеклянную трубку.
Так же для этого можно использовать венозную кровь, она набирается шприцем.
Затем лаборантом будет производиться исследование по определению 24 параметров.

Норма у взрослого человека
В ниже представленной таблице приведены нормальные показатели у взрослого мужчины и женщины. Рассмотрим более подробно каждый из них.

Расшифровка показателей
- Эритроциты – в результатах анализов могут указываться как RBC. Главная функция данного элемента крови – снабжение кислородом всех систем и удаление из организма углекислого газа. Чрезмерный уровень может наблюдаться при эритмии, ожогах, почечных поликистозах, болезнях сердца и легких.Недостаток элементов происходит из-за анемии, лейкоза, миеломы, авитаминозов, кровотечений.Синтезируются эритроциты костным мозгом, длительность их существования достигает 120 дней. Разрушение эритроцитов происходит в печени.
- Тромбоциты – главный фактор свертываемости крови. При нарушении целостности сосуда обеспечивает его закупорку и сохраняет систему от обильных кровотечений. Их синтез так же проходит в костном мозге. Увеличение численности этих клеток происходит из-за кровотечений, употребления кортикостероидных препаратов, физических перенагрузках, нехватке железа, раковых опухолях, циррозах.Тромбоцитопения или нехватка тромбоцитов бывает из-за нарушений в костном мозге, ДВС-синдрома, спленомагалии, иммунных реакций организма.
- Базофилы – белые кровяные элементы, которые формируют иммунологические воспалительные явления в тканях. Их повышение бывает при аллергии, ветряной оспе, гипотериозе, синуситах. Уменьшение происходит во время беременности, овуляции, эмоциональных нагрузках, инфекциях.
- Эозинофилы – элементы, которые реагируют на аллергены в крови. Нормальный показатель до 0,5%. Если их количество увеличено – это аллергический ринит или наличие глистных инвазий.
- Нейтрофилы – разделяются на три вида: молодые, палочкоядерные и сегментоядерные. Защищают организм от бактерий. Каждый из типов нейтрофилов – это те же клетки, различного возраста. Что показывает длительность воспаления и его тяжесть.Большое их количество в крови образуется при травмах, бактериальном инфицировании, злокачественных образованиях. Особо тяжкие состояния организма характеризуются наличием нейтрофилов молодого типа, которые находиться в крови не должны.
- Моноциты – клетки, поглощающие чужеродные микроорганизмы. Нормальное их количество 0,1-0,7 *10 9 эл/л.Снижается уровень этих клеток после хирургических операций, приема кортикостероидных веществ. Увеличение – это следствие ревмотоидного артрита, сифилиса и других инфекционных заболеваний.

- Гранулоциты – активируют иммунные функции для борьбы с чужеродными телами. В норме 1,2-6,8*10 9 эл/л.Количество гранулоцитов увеличивается при воспалительных процессах. Понижается при красной волчанке.
- Цветовой показатель – зависит от количества эритроцитов и содержания в них гемоглобина. Помогает при исследовании анемии. Недостаточный цветовой показатель бывает при нехватке железа, анемии, которая развилась из-за свинцовых отравлений.Большой цветовой показатель это результат авитаминоза, рака, полипоза желудка.В норме считается при значении 0,85-1,1
- Гемоглобин – элемент эритроцита, который переносит кислород. Высокие показатели подтверждают эритмию, эритро-цитоз и при увеличении густоты крови.Нехватка или чрезмерное количество гемоглобина – это свидетельство патологии в организме.
- Гематокрит – процентная величина, которая измеряется в соотношении объема крови и объема эритроцитов в ней.Снижение показателя наблюдается при голоде, анемии, беременности, почечной недостаточности, миеломе, чрезмерном количестве потребляемой жидкости.Завышенный показатель говорит о лейкозе, полицитемие, ожогах, диабете, гидронефрозе, поликистозе, обезвоживании, перетоните.В норме показатель у женщин – до 42%, у мужчин – до 48%.
- СОЭ – показатель указывает на скорость разделения крови на плазменную фракцию и форменные элементы. На него влияет наличие фибриногенов, эритроцитов и глобулинов. Чем больше количество эритроцитов, тем скорость меньше. А глобулины и фибриноген учкоряют процесс.Высокое СОЭ наблюдается при пневмониях, ревматизмах,ифарктах, гепатитах, анемиях, диабетах, раковых опухолях.При механической желтухе, эритмие, эритрозах, гипофибригенемии – показатель падает.
Диагностика лейкоцитов
Лейкоциты – форменные клетки крови, которые являются одним из элементов иммунной системы человека. Белые клетки выполняют защиту организма от чужеродных вторжений. Повышение их числа – это подтверждения воспалительных реакций инфекционной или бактериальной природы. Так же это может быть реакция на аллергию, гемолиз, травму или хирургическую операцию.
Понижение количества лейкоцитов: нарушения в костном мозге, генетические аутоиммунные болезни, усиленное функционирование селезенки.
Эти элементы крови имеют разные виды, которые в ответе за разные функции. Диагностика проводится по каждому типу лейкоцитов отдельно.
Видео: Что определяет ОБЩИЙ АНАЛИЗ КРОВИ:
sosudask.ru



























 Пациентам, которые столкнулись с проблемой нарушения стула важно ввести в свой ежедневный рацион продукты закрепляющие при поносе. Для того, чтобы нормализовать функционирование кишечника также важно соблюдать питьевой режим.
Пациентам, которые столкнулись с проблемой нарушения стула важно ввести в свой ежедневный рацион продукты закрепляющие при поносе. Для того, чтобы нормализовать функционирование кишечника также важно соблюдать питьевой режим.


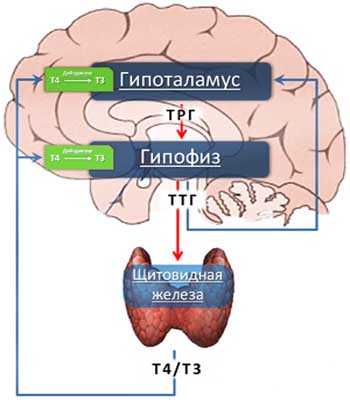 Взаимосвязь между гипоталамусом, гипофизом и щитовидной железой
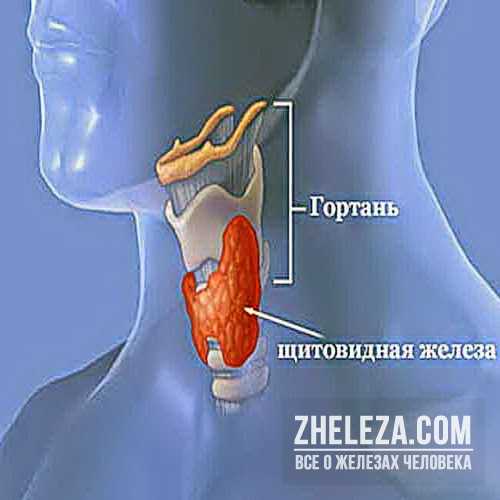
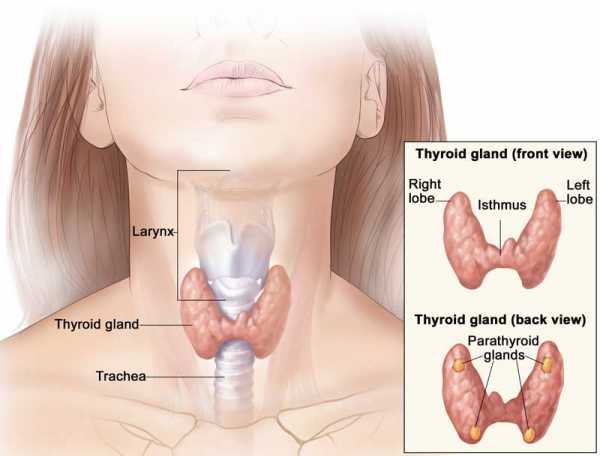
Взаимосвязь между гипоталамусом, гипофизом и щитовидной железой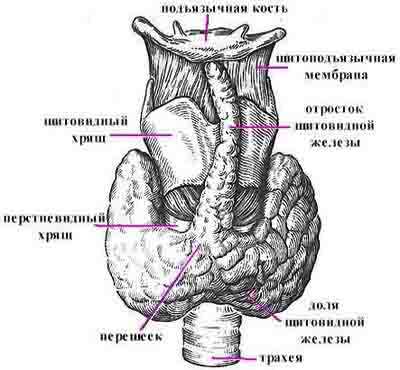 Строение щитовидной железы
Строение щитовидной железы Щитовидная железа – часть эндокринной системы, в которой хранится йод и вырабатываются три йодосодержащих гормона, участвующих в обмене веществ.
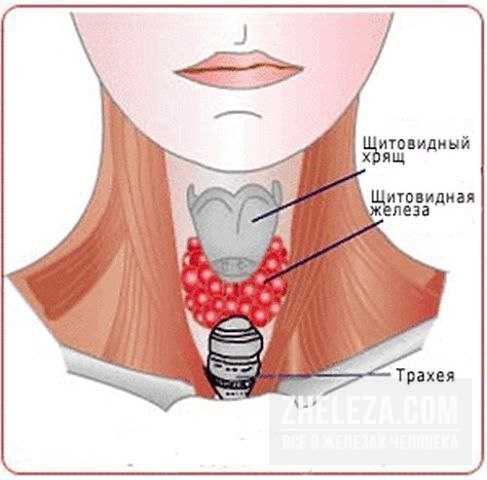
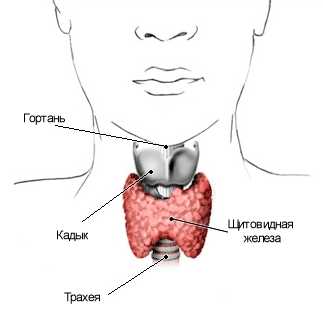
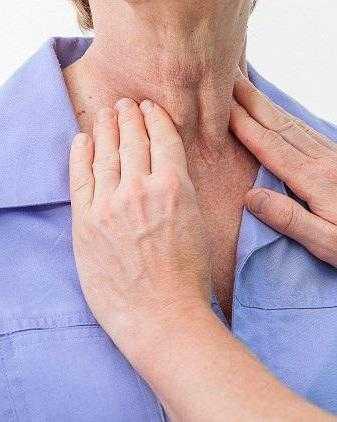
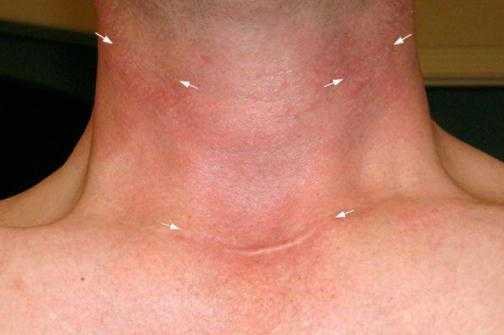
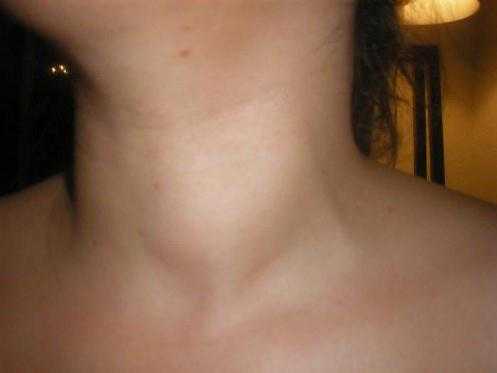
Щитовидная железа – часть эндокринной системы, в которой хранится йод и вырабатываются три йодосодержащих гормона, участвующих в обмене веществ. Бывают случаи, когда у человека наблюдается добавочная третья доля в виде пирамидального длинного отростка. Это является не отклонением, а особенностью конкретного организма. Щитовидная железа располагается под щитовидным хрящом. Его называют кадыком, который особенно хорошо заметен у мужчин. Относительно трахеи это место между вторым и третьим ее кольцами. Несмотря на то что кадык у мужчин больше, чем у женщин, само расположение щитовидной железы у женщин не отличается от места нахождения у мужчин. Функции щитовидки у обоих полов также идентичны, только реагировать на неполадки с этим органом женский организм (ввиду биологических особенностей) может несколько иначе, чем мужской.
Бывают случаи, когда у человека наблюдается добавочная третья доля в виде пирамидального длинного отростка. Это является не отклонением, а особенностью конкретного организма. Щитовидная железа располагается под щитовидным хрящом. Его называют кадыком, который особенно хорошо заметен у мужчин. Относительно трахеи это место между вторым и третьим ее кольцами. Несмотря на то что кадык у мужчин больше, чем у женщин, само расположение щитовидной железы у женщин не отличается от места нахождения у мужчин. Функции щитовидки у обоих полов также идентичны, только реагировать на неполадки с этим органом женский организм (ввиду биологических особенностей) может несколько иначе, чем мужской. По возрастной линейке масса щитовидной железы располагается следующим образом:
По возрастной линейке масса щитовидной железы располагается следующим образом:
 Из напитков в меню должна входить чистая вода не менее двух литров в день, можно употреблять зеленый чай и свежевыжатые соки. Людям, проживающих на территориях с пониженным содержанием йода, например в горной местности, имеет смысл принимать препараты йода, например «Йодомарин». Важны для профилактики занятия спортом, свежий воздух и отсутствие вредных привычек у человека. Профилактика заболеваний эндокринной системы во многом совпадает с предупреждением любых других болезней человека. Не забывайте о правильном образе жизни, но если чувствуете, что ваше здоровье дает сбой, сразу обращайтесь к врачу.
Из напитков в меню должна входить чистая вода не менее двух литров в день, можно употреблять зеленый чай и свежевыжатые соки. Людям, проживающих на территориях с пониженным содержанием йода, например в горной местности, имеет смысл принимать препараты йода, например «Йодомарин». Важны для профилактики занятия спортом, свежий воздух и отсутствие вредных привычек у человека. Профилактика заболеваний эндокринной системы во многом совпадает с предупреждением любых других болезней человека. Не забывайте о правильном образе жизни, но если чувствуете, что ваше здоровье дает сбой, сразу обращайтесь к врачу.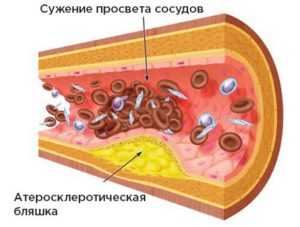 содержится не только в сосудах: холестерин присутствует в каждой клетке тела, но в ограниченном количестве: скопления он образует только в сосудах.
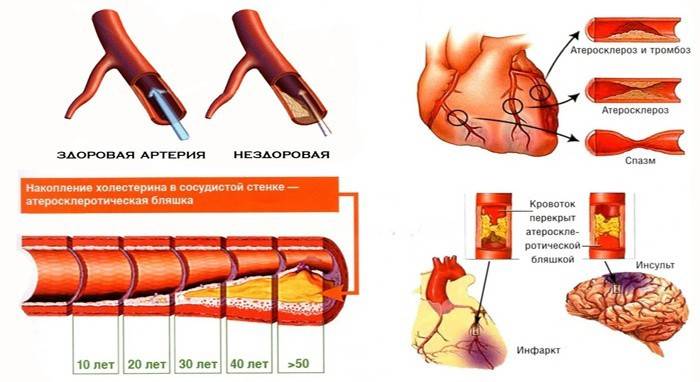
содержится не только в сосудах: холестерин присутствует в каждой клетке тела, но в ограниченном количестве: скопления он образует только в сосудах.


 атеросклероза занятия спортом тоже обязательны.
атеросклероза занятия спортом тоже обязательны.












 Как понизить холестерин? СПОСОБЫ понизить холестерин в домашних условиях
Как понизить холестерин? СПОСОБЫ понизить холестерин в домашних условиях
 В ежедневном рационе обязательно должны быть фрукты. После обеда необходимо делать небольшие перекусы. На ужин можно отварную рыбу или приготовить ее на пару. Из мяса можно телятину и говядину. От свинины лучше всего отказаться. И не следует ограничивать себя в жидкости. Питье должно быть обильным. Можно чай, кофе, какао, минеральную воду, компоты, соки.
В ежедневном рационе обязательно должны быть фрукты. После обеда необходимо делать небольшие перекусы. На ужин можно отварную рыбу или приготовить ее на пару. Из мяса можно телятину и говядину. От свинины лучше всего отказаться. И не следует ограничивать себя в жидкости. Питье должно быть обильным. Можно чай, кофе, какао, минеральную воду, компоты, соки. Снижение холестерина возможно в домашних условиях достаточно придерживаться основных правил. Существует несколько народных средств, которые помогают активно и в кратчайшие сроки снизить холестерин. Народная медицина помогает снизить уровень липидов, которые в нашем организме помогают улучшить общее состояние здоровья, укрепить сосуды, снизить риск заболевания сердечно-сосудистых заболеваний.
Снижение холестерина возможно в домашних условиях достаточно придерживаться основных правил. Существует несколько народных средств, которые помогают активно и в кратчайшие сроки снизить холестерин. Народная медицина помогает снизить уровень липидов, которые в нашем организме помогают улучшить общее состояние здоровья, укрепить сосуды, снизить риск заболевания сердечно-сосудистых заболеваний.










































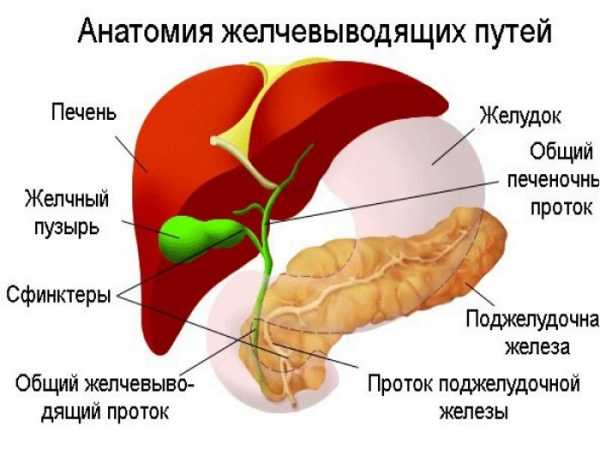

 Патология желчевыводящих путей – это группа заболеваний, при которых патологических процесс протекает в желчных путях. Принято выделять следующие типы заболеваний:
Патология желчевыводящих путей – это группа заболеваний, при которых патологических процесс протекает в желчных путях. Принято выделять следующие типы заболеваний:
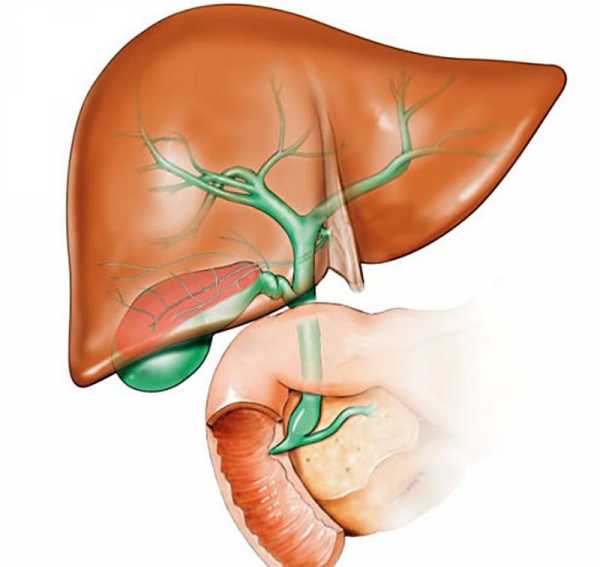













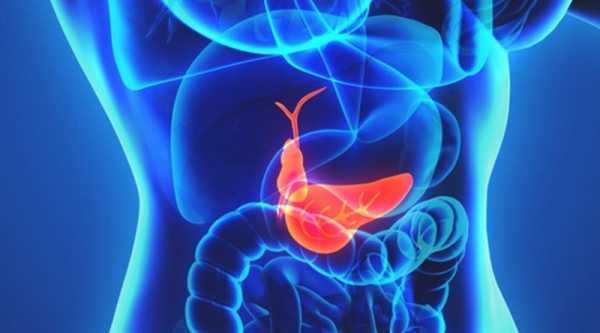
 В желчном пузыре принято выделять три части: шейку, тело и дно. Данный орган расположен на нижней поверхности печени в одноименной ямке.
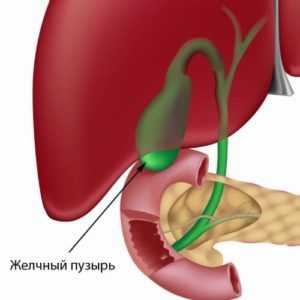
В желчном пузыре принято выделять три части: шейку, тело и дно. Данный орган расположен на нижней поверхности печени в одноименной ямке.


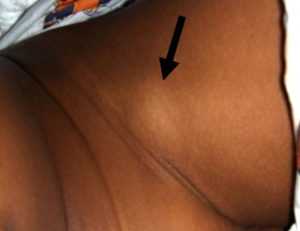
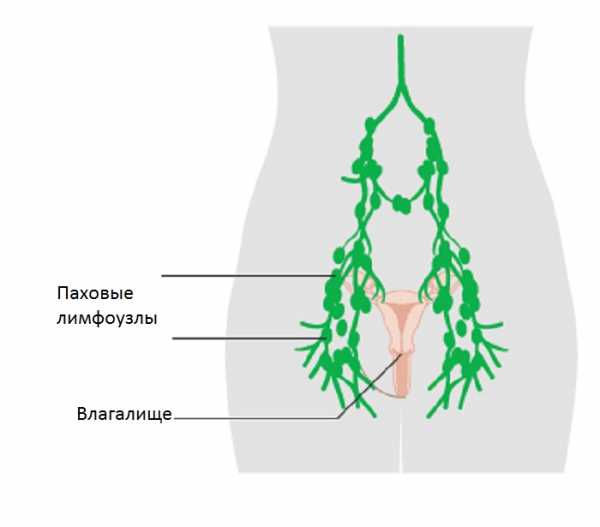
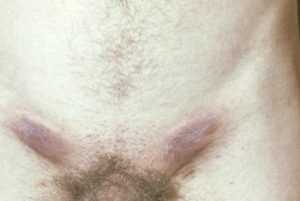 Паховый лимфаденит — очень серьезное заболевание
Паховый лимфаденит — очень серьезное заболевание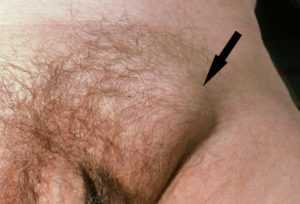 При диагностировании заболевания, в первую очередь проводят биохимические, клинические анализы
При диагностировании заболевания, в первую очередь проводят биохимические, клинические анализы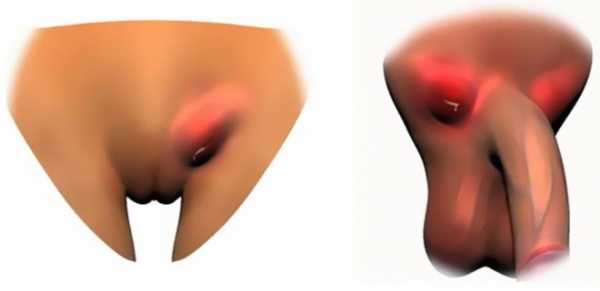 Клюквенный настой для приема внутрь — вкусный и действенный способ лечения
Клюквенный настой для приема внутрь — вкусный и действенный способ лечения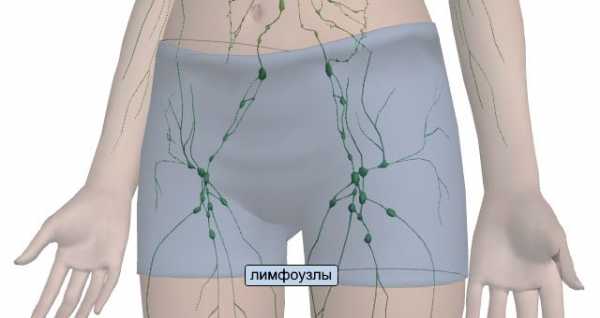 Мазь «Вишневского» способна быстро снять воспаления и зуд
Мазь «Вишневского» способна быстро снять воспаления и зуд Операция — крайний выход при лечении воспаленных лимфатических узлов в паху
Операция — крайний выход при лечении воспаленных лимфатических узлов в паху
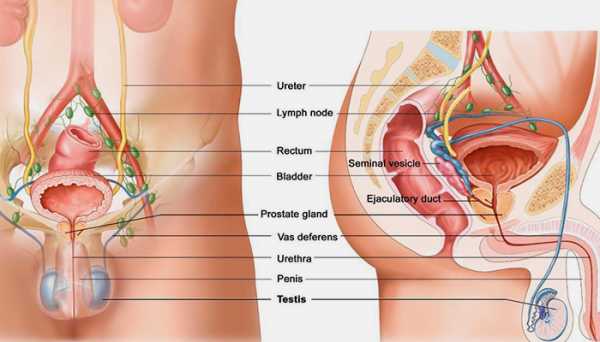
 На этом изображении можно увидеть расположение лимфоузлов по всему телу женщины.Паховый лимфаденит – заболевание, которое представляет собой воспаление лимфоузлов именно в паховой области тела. В случае возникновения малейшего подозрения относительно его появления, необходимо как можно скорее обратиться к врачу.
На этом изображении можно увидеть расположение лимфоузлов по всему телу женщины.Паховый лимфаденит – заболевание, которое представляет собой воспаление лимфоузлов именно в паховой области тела. В случае возникновения малейшего подозрения относительно его появления, необходимо как можно скорее обратиться к врачу. Основные причины воспаления лимфоузлов в паховой зоне у женщин
Основные причины воспаления лимфоузлов в паховой зоне у женщин Если же воспаление лимфоузлов перешло в позднюю стадию, могут проявляться и другие симптомы, говорящие о плохом состоянии организма человека в целом, а зачастую, что в организме женщины имеются и другие заболевания.
Если же воспаление лимфоузлов перешло в позднюю стадию, могут проявляться и другие симптомы, говорящие о плохом состоянии организма человека в целом, а зачастую, что в организме женщины имеются и другие заболевания.
 Существует несколько известных народных методов лечения воспаленных лимфоузлов в паху:
Существует несколько известных народных методов лечения воспаленных лимфоузлов в паху:
 Гнойничковые ранки, в случае их появления. смазываются мазью «Левомеколь»
Гнойничковые ранки, в случае их появления. смазываются мазью «Левомеколь»




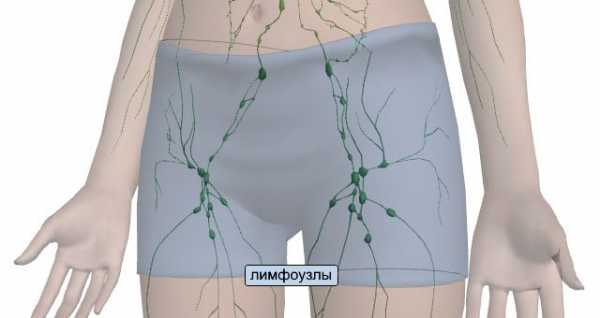



 Фото лишая на теле человека
Фото лишая на теле человека Стресс
Стресс Проба Бальцера
Проба Бальцера Новые пятна могут появляться в течение 2-3 недель, после чего происходит их постепенное исчезновение, и кожа восстанавливает здоровый вид. Часто розовый лишай проходит самостоятельно через 6-8 недель. Иногда больные ощущают в месте возникновения пятен зуд и жжение, а также чувствуют недомогание и увеличение лимфоузлов.
Новые пятна могут появляться в течение 2-3 недель, после чего происходит их постепенное исчезновение, и кожа восстанавливает здоровый вид. Часто розовый лишай проходит самостоятельно через 6-8 недель. Иногда больные ощущают в месте возникновения пятен зуд и жжение, а также чувствуют недомогание и увеличение лимфоузлов.



 Через несколько дней после заражения, на коже (преимущественно на лице) появляются розовые шелушащиеся пятна, которые могут быть разного размера. Иногда больных беспокоит зуд. Срок выздоровления может быть от 3 дней до нескольких недель, в зависимости от выраженности симптомов.
Через несколько дней после заражения, на коже (преимущественно на лице) появляются розовые шелушащиеся пятна, которые могут быть разного размера. Иногда больных беспокоит зуд. Срок выздоровления может быть от 3 дней до нескольких недель, в зависимости от выраженности симптомов.













































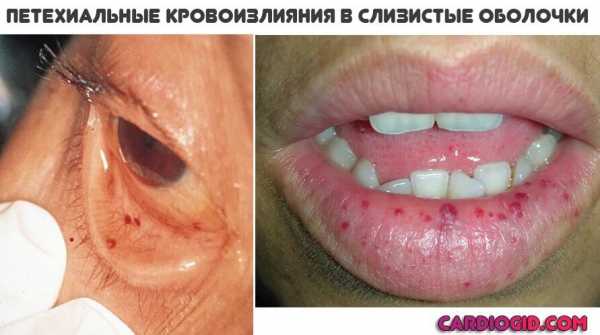



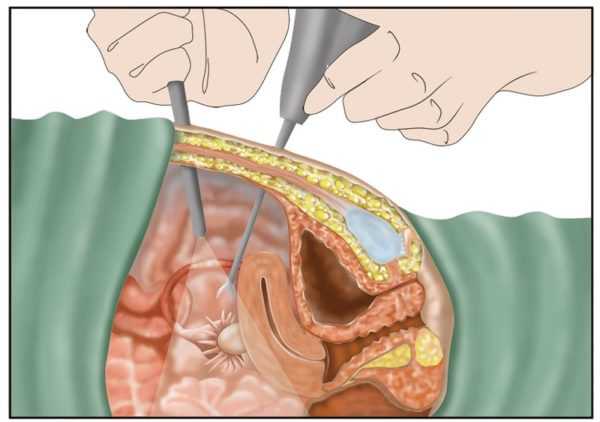



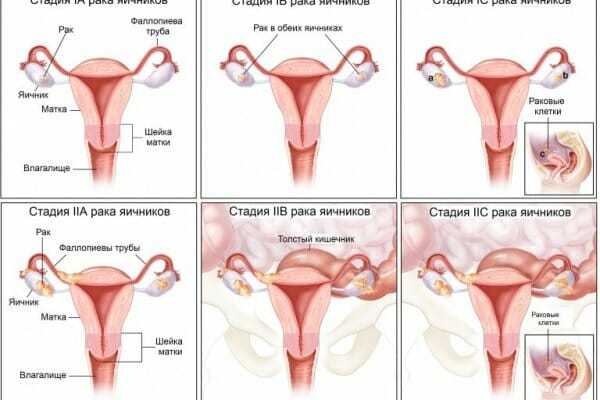
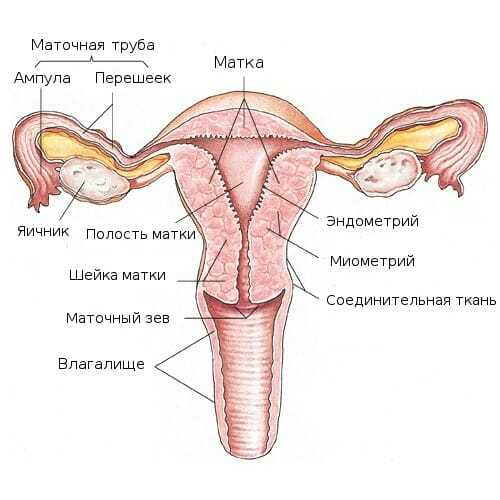


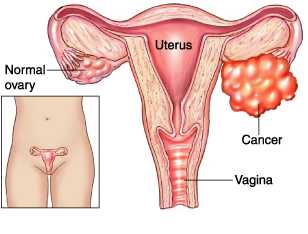

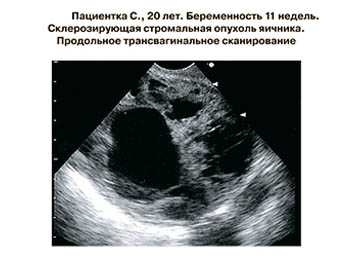

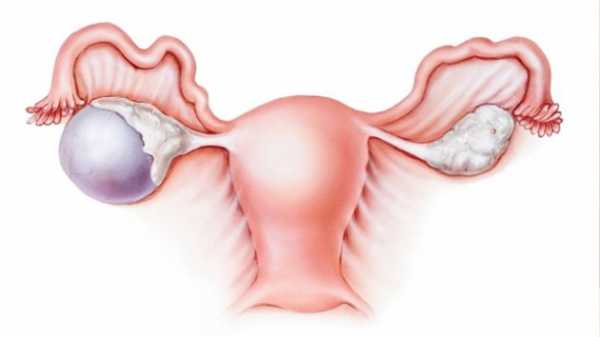
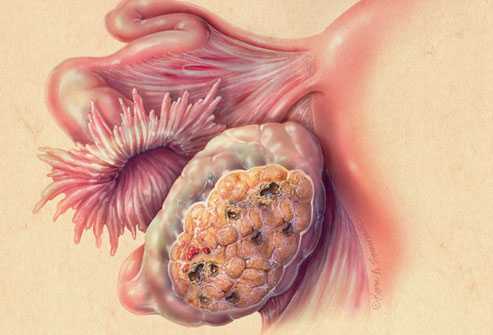
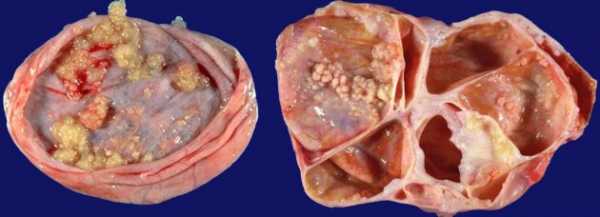 Крупные новообразования можно обнаружить при прощупывании живота на приеме у гинеколога. Особенно большие опухоли женщина может найти и сама. Чаще такие размеры имеют доброкачественные структуры. Но они с течением времени могут перерождаться в рак кисты яичников, поэтому и требуют особого внимания.
Крупные новообразования можно обнаружить при прощупывании живота на приеме у гинеколога. Особенно большие опухоли женщина может найти и сама. Чаще такие размеры имеют доброкачественные структуры. Но они с течением времени могут перерождаться в рак кисты яичников, поэтому и требуют особого внимания.