Холтеровское мониторирование ЭКГ — что это такое и для чего нужно
Что это такое — холтеровское мониторирование ЭКГ, названное в честь изобретателя биофизика Холтера? Эта методика явилась новой ступенью усовершенствований в области кардиологии.
Доступность непрерывного наблюдения за работой сердца в течение суток и более внесла коррективы в понятия о нормальном ритме органа и его нарушениях.
Постоянная модификация прибора открывает новые возможности для регистрации электрических процессов миокарда. Это позволяет максимально точно определить локализацию, степень поражения сердечной мышцы и назначить эффективную терапию.
Применение и эффективность
Потребность в холтеровском мониторировании была продиктована частыми ситуациями, когда пациент испытывал проблемы с сердцем в течение дня в состоянии покоя или после физической нагрузки, каких-либо событий, но запись стандартного ЭКГ, произведенная через некоторое время, не выявляла нарушений.
Только регистрация всех сердечных сокращений за сутки могла продемонстрировать истинное состояние деятельности миокарда. Высокая информативность метода особенно ценна для диагностики заболеваний, протекающих бессимптомно или приступообразно.
Система суточного холтеровского мониторирования ЭКГ позволяет:
- Оценить функциональную деятельность миокарда, его ритм и проводимость в условиях привычного образа жизни, эмоциональной и физической активности.
- Оценить состояние сердца в покое, во время сна.
- Определить наличие нарушений сердечных ритмов, регистрировать их циклические изменения, количество повторяющихся эпизодов во время мониторинга, длительность, интенсивность, характер (желудочковая, наджелудочковая) и условия возникновения аритмии. Важно, что суточная регистрация экстрасистол (несвоевременных сердечных сокращений) выявляет, укладывается их количество в пределы нормы или нет.
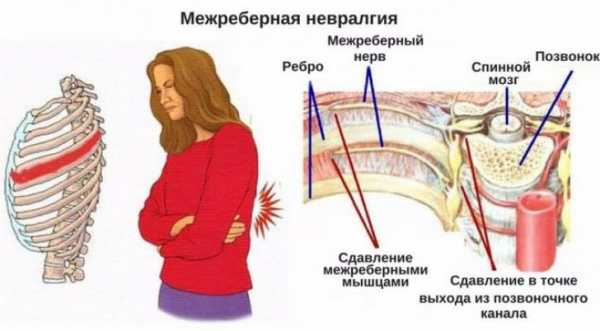
- Выявить форму стенокардии (стабильная, нестабильная), в том числе и бессимптомную (безболевую) ишемию миокарда. Метод определяет количество и длительность эпизодов, а также условия, порог нагрузки и частоту пульса, при которых развивается ишемия. При наличии болей в области сердца идентифицируется причина их возникновения (недостаточность кровоснабжения, остеохондроз, невралгия).
- Проследить связь между субъективными ощущениями пациента и объективными показаниями прибора.
- Поставить точный диагноз, назначить адекватное лечение и контролировать эффективность принимаемых пациентом лекарственных средств.
- Оценить изменения в работе сердца при наличии электрокардиостимулятора.
Отличие от обычной электрокардиографии и ЭхоКГ
Методы стандартного ЭКГ, ЭХОКГ и холтеровское мониторирование были изобретены с единой целью выявления патологий в работе миокарда. Однако существенные различия в методиках обуславливают целесообразность их проведения в тех или иных случаях.
Стандартная электрокардиография выявляет нарушения ритма (тахиаритмия, брадиаритмия, мерцательная аритмия), питания сердечной мышцы (ишемическая болезнь) и проведения электрических импульсов (блокада), но только на момент обследования (записи данных).
Например, приступ аритмии, случившийся ранее, не выявится на записи ЭКГ часом позже. Также не зафиксируются патологии, не сопровождающиеся электрическими импульсами (клапанные пороки малой степени).
Недостаточная информативность метода ЭКГ требует подтверждения на других регистраторах.
Холтеровское мониторирование в отличие от стандартного ЭКГ является более достоверным и информативным методом с большим числом анализируемых параметров.
 Регистрация работы сердца осуществляется в течение суток (при необходимости до 7 дней), поэтому все непостоянные, преходящие нарушения фиксируются на приборе.
Регистрация работы сердца осуществляется в течение суток (при необходимости до 7 дней), поэтому все непостоянные, преходящие нарушения фиксируются на приборе.
Несомненное достоинство последних моделей прибора для холтеровского мониторирования ЭКГ – наличие дополнительной функции контроля суточного АД (артериального давления).
Эхокардиография существенно отличается от этих методик. Она позволяет увидеть сердце на экране УЗИ-сканера и таким образом определить размеры и толщину стенок сердечных камер, скорость потока крови, наличие тромбов в полостях, степени атеросклеротического процесса, а также увидеть деятельность сердца в режиме реального времени.
Назначается в качестве первичного обследования или после выявления изменений в электрокардиограмме.
Показания к мониторингу
Многолетнее изучение данных, зафиксированных прибором Холтера, позволило определить, когда целесообразно назначение данного метода. Это:
- Состояния пациента, предположительно указывающие на аритмию (головокружения невыясненной этиологии, обмороки, учащенное сердцебиение, сбои в работе сердца).
- Выявление на ЭКГ изменений, часто осложняемых аритмией (инфаркт миокарда, синдром удлиненного QT).
- Состояния, предположительно указывающие на ишемическую болезнь (боли в грудной клетке, затрудненное дыхание, особенно, после физической нагрузки, психоэмоционального всплеска), а также диагностирование бессимптомной ишемии сердца.
- Контроль эффективности терапии – медикаментозного и хирургического лечения аритмии и ишемической болезни сердца. Оцениваются изменения после применения лекарственных препаратов, абляции проводящих путей, стентирования и шунтирования коронарных артерий.
- Контроль за работой электрокардиостимулятора.
- Наблюдение за пациентами, входящими в группу риска развития аритмии или ишемической болезни (с врожденными и приобретенными патологиями сердца, после инфаркта миокарда).
- Артериальная гипертония с признаками сердечно-сосудистой недостаточности.
- Недостаточность кровообращения II-III степени, почечная недостаточность.
- Подготовка к хирургическому вмешательству на сердце и другие органы у людей с патологиями миокарда.

Больше о методике и ее преимуществах смотрите на видео:
Техника суточного проведения по Холтеру
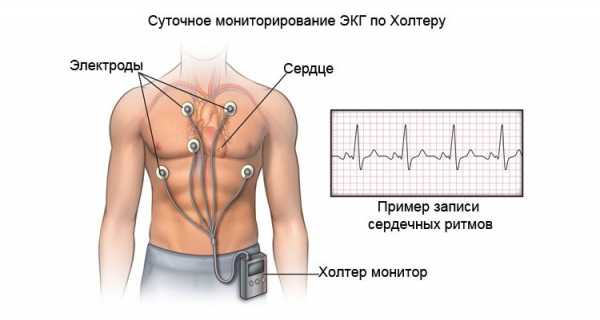
Прибор Холтера представляет собой портативный регистратор весом менее 0,3 кг, прикрепляемый к телу пациента специальным поясом. На определенные точки грудной области после обезжиривания кожи спиртовым раствором крепятся электроды.
Стандартное исследование проводится в течение 24-х часов. В тех случаях, когда приступ в течение суток не фиксируется, мониторирование увеличивают до 48, 72-х часов или 7 суток.
Запись ведется по нескольким каналам (от 2 до 12), но наиболее распространены 2-х и 3-х канальные регистраторы. При первом обследовании обычно применяют 12-канальный прибор, так как он предоставляет больше сведений, при повторном мониторинге достаточно 3-х каналов.
 На время исследования пациенту выдается дневник, в котором по часам отмечаются вся деятельность, время сна, принимаемые лекарственные препараты, ощущения, жалобы, самочувствие.
На время исследования пациенту выдается дневник, в котором по часам отмечаются вся деятельность, время сна, принимаемые лекарственные препараты, ощущения, жалобы, самочувствие.
Врачом рекомендуется определенная физическая активность (подъем по лестнице, убыстренная ходьба), чтобы проанализировать работу сердца во время и после усиленной нагрузки.
В остальном пациент ведет привычный ему образ жизни. По истечению времени необходимо вернуться в клинику для снятия прибора.
Особенности обследования, как подготовиться
Специальной подготовки к обследованию не требуется. Исключение составляют мужчины с сильно волосистой грудной клеткой. Для обеспечения плотного прилегания электродов потребуется волосы сбрить.
Во время мониторинга ограничений в привычном образе жизни и рационе нет, но:
- нельзя принимать водные процедуры во избежание порчи аппарата;
- нельзя допускать механических и термических повреждений аппарата;
- нельзя находиться рядом с линиями электропередач;
- не стоит допускать нагрузок с повышенным потоотделением, так как это может спровоцировать отклеивание электродов.
Ношение прибора Холтера не доставляет особых неудобств – он легкий, компактный, бесшумный. Некоторый дискомфорт может быть связан с невозможностью принятия душа, а также с препятствием слишком активным действиям или любимой позе для сна.
Расшифровка результатов
После снятия прибора данные записи вводятся врачом в компьютер – дешифратор. Цифровая система анализирует данные, которые просматриваются и корректируются врачом, затем на их основе пишется заключение.
Стандартная расшифровка обязательно указывает сведения о частоте ритма сердца, желудочковых и наджелудочковых экстрасистолах (нарушениях ритма), паузах ритма, изменении интервалов PQ и QT. Выявленные патологии иллюстрируются распечатками электрокардиограммы за период мониторинга.
Время расшифровки занимает около 2-х часов. После ознакомления с результатами лечащим врачом назначается соответствующее лечение.
Суточное мониторирование ЭКГ и АД по Холтеру на дому является одним из самых достоверных и информативных методов диагностики аритмии и ишемической болезни сердца.
Неоспоримым преимуществом метода является возможность проведения в привычных домашних условиях и без отрыва от работы, учебы. Легкое и безболезненное обследование на приборе Холтера дает объективную картину деятельности сердца, что облегчает назначение эффективной терапии.
oserdce.com
как проводится, сколько стоит и где можно сделать суточное мониторирование ЭКГ в Москве?
Обычная электрокардиограмма в кабинете врача не всегда дает точный результат. За это короткое время нет возможности получить полную информацию о работе сердца во время сна, при физических и умственных нагрузках и при обычном образе жизни. Дополнить картину обследования помогает суточный мониторинг сердца по Холтеру.
ЭКГ по Холтеру, или суточный мониторинг сердца: суть обследования
Чтобы получить вышеуказанные данные, нужна электрокардиограмма (ЭКГ), проводимая в течение длительного времени. Для этого на тело пациента крепятся аналогичные обычному обследованию электроды, подсоединенные к носимому кардиорегистратору. Информация считывается прибором и записывается на карту памяти, а затем передается врачу функциональной диагностики для расшифровки и заключения. Такое обследование может длиться до семи суток.
Суточный мониторинг ЭКГ был впервые использован американским биофизиком Норманом Холтером в 1952 году, поэтому метод часто называют «ЭКГ по Холтеру». С появлением этой технологии стало намного проще выявить нарушения сердечного ритма и проводимости, прояснить причину внезапных обмороков, оценить работу кардиостимулятора, выявить ишемические изменения у пациента.
Прибор для мониторинга сердца (монитор) выглядит как небольшая коробочка с картой памяти внутри. К ней подсоединены провода, ведущие к нескольким одноразовым электродам на теле пациента. Сам регистратор находится в чехле на ремне, чтобы было удобно его носить. После окончания суточного ЭКГ электроды снимаются, а прибор подсоединяется к компьютеру, где данные становятся доступны для врача. Основное условие при ношении прибора — физическая нагрузка, если отсутствуют противопоказания.
В некоторых случаях пациенту назначают также суточное измерение артериального давления. Тогда к описанному выше оборудованию добавляют манжет-тонометр, который фиксирует АД и также передает информацию в монитор.
Регистратор фиксирует ритм сердца в течение дня, а пациент в это время ведет дневник, в котором записывает время сна, работы, приема пищи, хождения по лестнице и т.д. Врач может также попросить пациента при ношении монитора выполнить задания: например, провести 5 минут лежа в определенном положении (на спине, боку, животе) и обозначить время в дневнике. Так суточное мониторирование ЭКГ будет максимально информативным.
Показания и противопоказания к суточному мониторированию сердца
Суточный мониторинг работы сердца назначают в следующих случаях:
- для выявления аритмии, если есть жалобы на перебои или паузы в ритме сердца, слишком частое или очень медленное сердцебиение, головокружения или обмороки;
- для выявления ишемических состояний (кислородного голодания) миокарда: пациент может жаловаться на давящую боль в груди, локтях и нижней челюсти;
- для контроля определенных параметров работы электрокардиостимулятора;
- для оценки эффективности назначенного лечения.
Важно!
Если по результатам суточного мониторинга ЭКГ не была диагностирована аритмия или ишемия, то это не дает стопроцентной гарантии их отсутствия. Для точной постановки диагноза пациенту должно быть назначено комплексное обследование, нагрузочный стресс-тест на дорожке или велосипеде.
Некоторые аппараты для мониторинга ритма сердца позволяют провести первичную диагностику автоматически. Но не следует полностью полагаться на эти данные, окончательное заключение дает только врач после анализа расшифровки данных.
Другими показаниями для мониторинга сердца являются:
- сильное сердцебиение;
- стенокардия;
- инфаркт миокарда;
- кардиомиопатия.
Противопоказанием к суточному измерению ЭКГ считаются только острые воспалительные заболевания сердца. Во всех остальных случаях обследование не приносит вреда (и абсолютно безболезненно), в том числе при беременности, в детском и пожилом возрасте.
Процедура мониторинга сердца: порядок проведения
Многие пациенты интересуются, как проводится суточный мониторинг сердца, каким образом будет проходить установка прибора и нужно ли при этом проконсультироваться с доктором.
- Сначала нужно получить назначение врача. Должно быть четкое направление с целью исследования, а также рекомендации: например, следует ли отменить какие-либо принимаемые лекарства на время мониторирования.
- Перед обследованием советуют выспаться и начать день как обычно. Желательно принять душ, ничем не смазывая кожу после него. Если есть волосы на груди, следует их сбрить для лучшего контакта электродов с кожей и последующего безболезненного снятия. Одежду желательно надеть свободную, чтобы скрыть прибор и электроды и комфортно с ними ходить. Женщинам нежелательно надевать бюстгальтер с косточками.
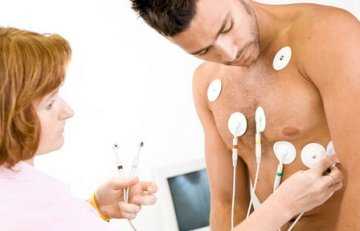
- В процедурном кабинете медсестра прикрепляет клейкие одноразовые электроды на грудную клетку пациента спереди. Обычно их пять–семь штук, но число может доходить до 12. Иногда один электрод крепят ближе к паху. Сам аппарат находится в специальной сумке, ее можно повесить на шею, через плечо или на пояс.
- Включает регистратор тоже медсестра, и после этого прибор уже не нужно трогать до конца обследования. Иногда пациенту дают задание нажимать на кнопку в определенный момент, но это бывает не каждый раз.
- Суточный мониторинг сердца проводится не обязательно в течение суток. Продолжительность исследования определяется врачом. После истечения назначенного времени пациент снова приходит в процедурный кабинет, где с него снимают прибор и электроды, проверяют качество записи данных и отправляют их на расшифровку.
- При обследовании сотовый телефон не должен находиться в кармане, также запрещено подходить к электроприборам с излучением.
Что нельзя делать во время исследования?
Во время суточного мониторинга категорически запрещены любые водные процедуры (за исключением тех, при которых вода не касается оборудования).
Не стоит спать на животе, так как это может спровоцировать открепление электродов. Если они все же отклеились, следует вернуть их на место. В иных случаях не следует трогать электроды и нажимать какие-либо кнопки на аппарате без указания врача или медсестры.
Нужно записывать в дневник все действия согласно рекомендациям врача (сон, прием пищи, прием лекарств, изменения самочувствия и т. д.).
Если есть возможность, следует дать себе физическую нагрузку (обычно хождение по лестнице) с записью ее вида, длительности и самочувствия после нее.
Результаты обследования
Человеку, не являющемуся специалистом в функциональной диагностике, сложно разобраться, что показывает суточный мониторинг сердца. Данные, записанные на прибор, состоят из терминов, числовых значений, диаграмм и графиков. Поэтому пациенту следует предоставить врачу исследование данных и постановку диагноза, назначение лечения или дополнительных обследований. Расшифровка записей обычно отнимает несколько часов, так что в большинстве случаев пациента просят прийти на консультацию на следующий день.
Заключение врача позволит понять, есть ли у пациента признаки таких расстройств, как ишемия и аритмия, есть ли опасность для жизни и здоровья, нужна ли госпитализация или оперативное вмешательство. Необходимо подойти к обследованию серьезно и выполнять все указания специалиста, так как от этого зависит, удастся ли остановить развитие выявленных нарушений.
При соответствующем указании врача не стоит пренебрегать суточным мониторингом ЭКГ. Патологии сердца при их наличии лучше обнаружить заранее и начать лечение необходимо как можно скорее. Вреда такое обследование не нанесет — никаких ухудшений самочувствия у пациентов после холтеровского мониторирования не наблюдалось. Поэтому, если вам назначили суточный мониторинг ЭКГ, сразу узнайте, где его сделать, и начинайте приготовления к процедуре.
aif.ru
Суточное (холтеровское) мониторирование ЭКГ и АД в Выборском районе СПБ
Холтеровское мониторирование ЭКГ (суточное ЭКГ) — это вид обследования длительностью сутки, в течении которых ведется регистрация электрокардиограммы с помощью специально портативного аппарата, закрепленного на ремешке или поясе.
Параллельно с записью ЭКГ аппарат может измерять артериальное давление пациента через определенные интервалы времени (от 15 минут до 2 часов).
Показания к Холтеровскому мониторированию ЭКГ
- перебои в работе сердца, приступы учащенного сердцебиения
- учащенное сердцебиение во время подъема после сна
- нарушение ритма сердца
- боли в грудной клетке, особенно при нагрузке
- одышка
- головокружения и обмороки
- повышенное артериальное давление (гипертония)
- остановка дыхания во сне, храп (синдром обструктивного апноэ сна)
- перенесенный инфаркт миокарда
- хроническая сердечная недостаточность
- кардиомиопатия (изменение размеров и структуры сердца)
- безболевая ишемия миокарда.
Как проходит Холтеровское мониторирование ЭКГ?
Весь процесс можно разделить на несколько этапов:
1. Фиксация аппарата. Пациент раздевается до пояса и места крепления контактов протираются спиртом. Одноразовые электроды фиксируются на теле с помощью специального геля.
При суточном исследовании артериального давления на одну руку крепится манжета с датчиком, присоединенные к регистратору. Через заданные интервалы времени, манжета накачивается воздухом для измерения АД.
Весь процесс проходит без болезненных ощущений.
2. Исследование. Исследование занимает 24 часа, во время которого пациент ведет привычный образ жизни (идет на работу, совершает покупки, гуляет и т.д.).
Если за время исследования отклеился один из датчиков, то пациент может закрепить его самостоятельно с помощью пластыря.
Необходимо внимательно вести «Дневник пациента» и отмечать в нем время:
- и обстоятельства, при которых возникли неприятные симптомы
- приема лекарственных средств
- смены видов физической и умственной активности
- приема пищи
- курение
- отхода ко сну
- качество сна
- пробуждения.
По указанию врача необходимо выполнить простые нагрузочные пробы утром днем и вечером. Это может быть подъем по лестнице (сколько возможно без одышки и неприятных ощущений) или ходьба в приемлемом для пациента темпе в течение 5-6 минут. Кроме этого необходимо выполнить позиционные пробы: лежа на правом и левом боку, на спине, на животе по 5 минут.
Перед выполнением проб необходимо нажать на специальную кнопку (кнопка пациента) на аппарате, а после внести отметку о времени в Дневник. Во время проявления тревожных симптомов и жалоб также необходимо нажать на кнопку пациента и сделать записать в Дневнике пациента.
3. Снятие аппарата. Через сутки после установки пациент является в клинику для снятия аппарата. Настоятельно рекомендуется не снимать регистратор самостоятельно, за исключением экстренных случаев.
4. Расшифровка полученных данных. Врач кардиолог расшифрует полученные во время исследования данные и сообщит о результатах. На руки пациент получит заключение о работе сердца и сосудов с суточным изображением ЭКГ и АД.
Какие имеются ограничения?
- рекомендуется держаться подальше от мощных линий электропередач, трансформаторных будок, работающей бытовой и производственной электрической техники
- нельзя принимать водные процедуры, посещать баню и сауну
- нельзя подвергать прибор ударам, воздействию вибраций, высоких и низких температур
- нельзя находится рядом с агрессивными химическими средствами (кислотами)
- рекомендуется не заниматься трудной физической деятельностью.
Дополнительные рекомендации
Мужчинам, если имеется повышенный волосяной покров на груди, перед процедурой необходимо очистить данную область. Для этого можно воспользоваться одноразовым бритвенным станком.
При наличии сердечно-сосудистых заболеваний следует наблюдаться у врача-кардиолога и проводить Холтеровское мониторирование ЭКГ минимум 1 раз в год.
Смотрите также: ЭКГ сердца, УЗИ сердца, Прием врача кардиолога.
a-mediya.ru
показания, преимущества и виды суточного мониторирования электрокардиограммы, цены в Москве
При некоторых заболеваниях сердца для уточнения диагноза требуется регистрация электрокардиограммы в течение длительного времени, 24 часа в сутки. Такая процедура называется холтеровским мониторированием, ее проводят с помощью миниатюрного аппарата, закрепленного на теле пациента.
В Юсуповской больнице применяются современные 12-канальные мониторы, они помогают получить наиболее точный результат. Наши аппараты оснащены функцией суточного контроля артериального давления. У нас трактуют результаты исследования и устанавливают диагноз опытные врачи экспертного уровня.
Вы можете пройти исследование амбулаторно (уехать с монитором домой и вернуться в клинику на следующий день) или в комфортабельном стационаре Юсуповской больницы.
Наши специалисты

Заместитель генерального директора по медицинской части, врач-терапевт, врач-гастроэнтеролог, кандидат медицинских наук

Врач функциональной диагностики, кандидат медицинских наук

Врач-анестезиолог-реаниматолог, врач-кардиолог, врач функциональной диагностики

Врач-эндоуролог высшей категории
Цены на суточный мониторинг ЭКГ
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Суточный мониторинг ЭКГ
Суточный мониторинг ЭКГ (электрокардиограммы) по Холтеру представляет собой непрерывную запись ЭКГ на протяжении 24-х часов. Исследование проводят с использованием специального небольшого портативного устройства, которое пациент закрепляет на поясе под одеждой, продолжая вести свой привычный образ жизни. При этом обследуемый записывает в специальный дневник время и обстоятельства возникновения неприятных ощущений со стороны сердца.
Исследование можно проводить амбулаторно и в условиях стационара. Кардиологи Юсуповской больницы подбирают лечение для каждого пациента индивидуально, во избежание развития побочных эффектов. В Юсуповской больнице практикуют кардиологи высшей категории, которые проводят все необходимые исследования с применением современной медицинской аппаратуры, позволяющей получать самые достоверные данные.

Показания к проведению суточного мониторинга электрокардиограммы
Пациенту назначают суточный мониторинг ЭКГ в случаях, когда у него наблюдаются:
- головокружения, обморочные и предобморочные состояния;
- скачки артериального давления;
- учащенное или замедленное сердцебиение;
- боли в области сердца.
Какие виды мониторов применяют
Холтеровские мониторы классифицируют по количеству каналов записи – от двух до двенадцати. В Юсуповской больнице кардиологи используют 12-канальные устройства, поскольку они позволяют получить самые точные данные.
При первом суточном мониторинге ЭКГ рекомендуется носить именно 12-канальные мониторы, с их помощью с большей достоверностью определяется и ишемическая болезнь сердца. При аритмиях 12-канальный аппарат дает намного больше сведений.
Также в Юсуповской больнице суточный мониторинг ЭКГ проводят на холтеровских аппаратах, оснащенных дополнительной функцией суточного контроля артериального давления.
Что можно определить по результатам суточного мониторинга ЭКГ
При выявлении нарушений ритма сердца на обычной электрокардиограмме, кардиолог не может поставить точный диагноз, поскольку не имеет информации касательно количества таких нарушений за сутки. Чтобы сделать заключение и назначить адекватное лечение, доктора Юсуповской больницы проводят суточный мониторинг ЭКГ. На основании полученных результатов можно делать следующие выводы:
- если за сутки констатировано всего несколько нарушений, то эти показатели находятся в пределах нормы и пациент, вероятнее всего, здоров;
- в случае нескольких сотен эпизодов нарушений ритма сердца за сутки, в большинстве случаев обследуемому достаточно общеукрепляющей терапии;
- если нарушений за сутки несколько тысяч, то в данном случае необходима специальная антиаритмическая терапия. Кардиологи Юсуповской больницы подбирают лечение для каждого пациента индивидуально, во избежание развития побочных эффектов;
- десятки тысяч нарушений сердечного ритма за сутки требуют обращения к аритмологу. Чаще всего в данном случае не обойтись без оперативного вмешательства;
- в некоторых случаях доктора по результатам суточного мониторинга электрокардиограммы выявляют очень опасные нарушения, при этом они могут быть немногочисленными. Пациенту в таком случае требуется срочное стационарное лечение, в большинстве случаев подразумевается оперативное вмешательство.
Суточный мониторинг ЭКГ необходим для уточнения характера и количества нарушений сердечного ритма в течение 24-х часов. В противном случае врач не может назначить адекватное лечение, поскольку не знает, к какому из вышеперечисленных вариантов отнести пациента.
Помимо нарушений ритма сердца, суточный мониторинг по Холтеру дает возможность выявить показания к установке кардиостимулятора, проведению коронарографии (с целью предотвращения инфаркта миокарда), а также диагностировать ишемическую болезнь сердца.

Преимущества суточного мониторинга ЭКГ перед обычной кардиограммой
Суточный мониторинг ЭКГ и обычная кардиограмма являются двумя разными методами диагностики, они не заменяют друг друга, а лишь дополняют.
Обычная ЭКГ не может предвидеть риск инфаркта, она позволяет его только констатировать.
Например, пациента беспокоят боли в области сердца в момент физической нагрузки, после нее или в состоянии стресса. Он приходит на прием в клинику, делает обычную кардиограмму, которая никаких проблем не выявляет. Соответственно, обследуемый продолжает вести свой привычный активный образ жизни, будучи уверенным, что его сердце в полном порядке. При этом жалобы не проходят, боли учащаются, и инфаркт миокарда может случиться в любой момент.
Суточная запись электрокардиограммы позволяет оценить работу сердца не только в состоянии покоя, но и во время физических нагрузок и эмоциональных стрессов. Общая картина дает возможность выявить угрозу инфаркта миокарда и своевременно обраться к врачу и предотвратить опасный диагноз.
Кардиологи Юсуповской больницы всегда подходят к вопросам каждого пациента в индивидуальном порядке, проводят все необходимые исследования, и только при получении полной картины состояния работы сердца ставят диагноз, либо же исключают присутствие патологии.
Если Вас беспокоят боли в области сердца, наблюдается учащенное или замедленное сердцебиение, то в обязательном порядке необходимо посетить медицинское учреждение.
Кардиологи Юсуповской больницы ежедневно проводят обследования огромного количества пациентов и предотвращают развитие у них тяжелых патологий сердца.
Высокий профессионализм и многолетний опыт работы докторов Юсуповской больницы позволяют поставить точный диагноз и назначить правильное и эффективное лечение. Записать на прием к врачу можно по телефону.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- «Диагностика». — Краткая Медицинская Энциклопедия. — М.: Советская Энциклопедия, 1989.
- «Клиническая оценка результатов лабораторных исследований»//Г. И. Назаренко, А. А. Кишкун. г. Москва, 2005 г.
- Клиническая лабораторная аналитика. Основы клинического лабораторного анализа В.В Меньшиков, 2002 .
Мы работаем круглосуточно
yusupovs.com
Кардиологическая диагностика (ЭКГ, ЭХОКГ, суточное мониторирование ЭКГ и АД)
Суточное мониторирование ЭКГ (по Холтеру) и суточное мониторирование ЭКГ и артериального давления (мониторирование ЭКГ и АД) представляет собой непрерывную регистрацию электрокардиограммы и/или артериального давления в течение 24 часов и более. Обычно измерения проводятся в течение суток, в режиме обычной бытовой нагрузки, что отличает суточное мониторирование от обычной ЭКГ, которая регистрируется в покое в течении нескольких минут.
ПОКАЗАНИЯ
Мониторирование ЭКГ по Холтеру, мониторирование ЭКГ и АД назначается при наличии жалоб на учащенное сердцебиение, на скачки давления, на частый или редкий пульс, перебои и боли в области сердца, на головокружения и обмороки.
Метод позволяет определить ритм сердца в течение суток, зафиксировать нарушения сердечного ритма, в том числе, которые происходят редко или при определенных видах деятельности, физической и эмоциональной нагрузке, при изменениях артериального давления. Дает возможность оценить электрическую активность сердца и артериальное давление во время сна. Диагностировать болевую и безболевую ишемию миокарда. С его помощью можно выявить причины предобморочных состояний и обмороков, проверить, эффективно ли назначенное лечение аритмии. Мониторирование ЭКГ и АД позволяет обнаружить взаимосвязь между приступами стенокардии и артериальной гипертензией. Позволяет определить уровень АД и степень его снижения в ходе лечения.
ПОДГОТОВКА К ИССЛЕДОВАНИЮ
До исследования желательно принять душ, так как во время мониторирования невозможно принимать водные процедуры. Необходимо учесть, что регистратор чувствителен к сильным электромагнитным излучениям. Одежда должна быть свободной, не синтетической. При проведении мониторирования АД — рукава одежды должны быть свободными, необтягивающими.
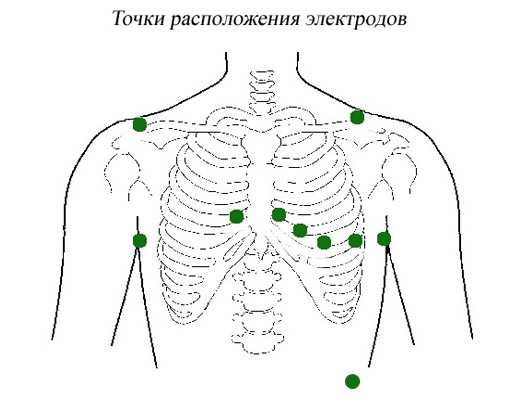
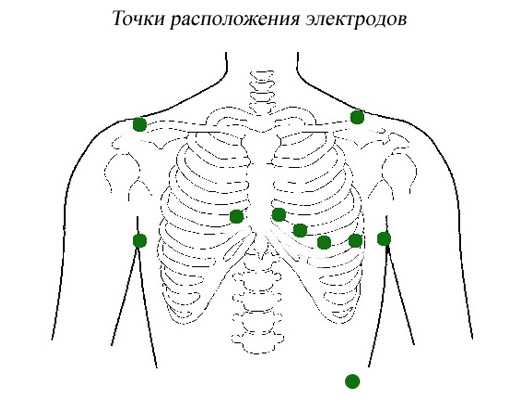
Электроды располагаются непосредственно на коже, поэтому места где они крепятся должны быть лишены волосяного покрова, мужчинам необходимо будет побрить грудь в этих местах. (рисунок) Непосредственно перед исследованием кожу в местах крепления электродов протирают спиртом (обезжиривают) для лучшего контакта. Провода иногда дополнительно приклеивают пластырем, чтобы во время физической активности они не отсоединились.
Многие лекарственные препараты могут повлиять на результаты мониторирования. Врачу обязательно нужно сообщить обо всех принимаемых лекарственных препаратах.
КАК ПРОВОДИТСЯ СУТОЧНОЕ МОНИТОРИРОВАНИЕ
Аппарат состоит из регистратора и электродов. Регистратор ЭКГ — по размеру как мобильный телефон — имеет аккумулятор, карту памяти и крепится в специальном чехле с помощью ремешка надетого через плечо.

Прибор одновременной регистрации ЭКГ и АД несколько больше.
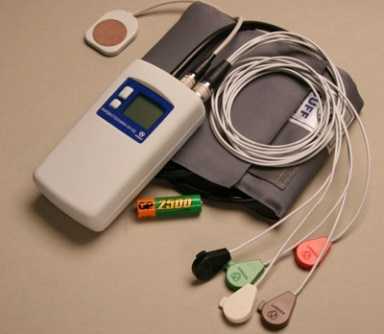
От регистратора отходят провода, которые крепятся к телу специальными одноразовыми клеящимися электродами.
Во время процесса записи ЭКГ или ЭКГ и АД пациент ведет дневник физической активности, записывая, что и в какое время он делает, фиксируя появление симптомов нарушений работы сердца. При появлении таких симптомов как: головокружение, предобморочное состояние, учащенное сердцебиение, боли в груди или сердце, необходимо нажать кнопку на приборе и описать в дневнике их длительность.
За время проведения исследования необходимо выполнять адекватную состоянию физическую нагрузку. Вид и интенсивность нагрузки определяет лечащий врач, это может быть подъем по лестнице на 5 этаж, велотренажер в течение 3-5 мин, быстрая ходьба. Рекомендуется выполнить физические нагрузки, трехкратно — днем, вечером и утром, разумеется, если нет ограничения двигательного режима, установленного врачом.
Подниматься по лестнице следует в обычном темпе, без остановок. При появлении неприятных ощущений или одышки, остановиться нужно, не стоит выполнять большую нагрузку, чем обычно! Важно оценить именно переносимость повседневных нагрузок. При отсутствии неприятных ощущений подъем продолжается до конца лестницы и на этом заканчивается. Перед началом теста необходимо нажать кнопку на ЭКГ-мониторе, после чего начать подъем, в конце подъема снова нажать на кнопку. В дневнике необходимо отметить: количество пройденных ступеней, время начала подъема и его продолжительность, а также неприятные ощущения, которые заставили прекратить нагрузку.
При контроле АД прибор измеряет давление, накачивая воздух в надетую на плечо манжету и затем , постепенно спуская его. Измерения происходят автоматически через определенный интервал времени (днем через 15 минут, ночью — через 30). Когда манжета на Вашей руке начнет накачиваться, необходимо остановится. Когда прибор стравливает воздух, рука с манжетой должна быть расслабленной и неподвижной до самого конца измерения. Во время измерения нельзя двигать рукой или сгибать ее, в противном случае, данное измерение может забракованным и прибор может его повторить через минуту. При появлении неприятных ощущений, которые могут быть связаны с изменениями АД, можно запустить внеочередное измерение, нажав кнопку «Пуск» на мониторе.
Обязательно нужно отметить в дневнике не только происходящее во время бодрствования, но и качество ночного сна.
www.mc21.ru
СУТОЧНОЕ МОНИТОРИРОВАНИЕ ЭКГ (по ХОЛТЕРУ), СУТОЧНОЕ МОНИТОРИРОВАНИЕ ЭКГ И АД
СУТОЧНОЕ МОНИТОРИРОВАНИЕ ЭКГ
Суточное мониторирование ЭКГ (по Холтеру) и суточное мониторирование ЭКГ и артериального давления (мониторирование ЭКГ и АД) представляет собой непрерывную регистрацию электрокардиограммы и/или артериального давления в течение 24 часов и более. Обычно измерения проводятся в течение суток, в режиме обычной бытовой нагрузки, что отличает суточное мониторирование от обычной ЭКГ, которая регистрируется в покое в течении нескольких минут.
ПОКАЗАНИЯ
Мониторирование ЭКГ по Холтеру, мониторирование ЭКГ и АД назначается при наличии жалоб на учащенное сердцебиение, на скачки давления, на частый или редкий пульс, перебои и боли в области сердца, на головокружения и обмороки.
Метод позволяет определить ритм сердца в течение суток, зафиксировать нарушения сердечного ритма, в том числе, которые происходят редко или при определенных видах деятельности, физической и эмоциональной нагрузке, при изменениях артериального давления. Дает возможность оценить электрическую активность сердца и артериальное давление во время сна. Диагностировать болевую и безболевую ишемию миокарда. С его помощью можно выявить причины предобморочных состояний и обмороков, проверить, эффективно ли назначенное лечение аритмии. Мониторирование ЭКГ и АД позволяет обнаружить взаимосвязь между приступами стенокардии и артериальной гипертензией. Позволяет определить уровень АД и степень его снижения в ходе лечения.
ПОДГОТОВКА К ИССЛЕДОВАНИЮ
До исследования желательно принять душ, так как во время мониторирования невозможно принимать водные процедуры. Необходимо учесть, что регистратор чувствителен к сильным электромагнитным излучениям. Одежда должна быть свободной, не синтетической. При проведении мониторирования АД — рукава одежды должны быть свободными, необтягивающими.
Электроды располагаются непосредственно на коже, поэтому места где они крепятся должны быть лишены волосяного покрова, мужчинам необходимо будет побрить грудь в этих местах. (рисунок) Непосредственно перед исследованием кожу в местах крепления электродов протирают спиртом (обезжиривают) для лучшего контакта. Провода иногда дополнительно приклеивают пластырем, чтобы во время физической активности они не отсоединились.
Многие лекарственные препараты могут повлиять на результаты мониторирования. Врачу обязательно нужно сообщить обо всех принимаемых лекарственных препаратах.
КАК ПРОВОДИТСЯ СУТОЧНОЕ МОНИТОРИРОВАНИЕ
Аппарат состоит из регистратора и электродов. Регистратор ЭКГ — по размеру как мобильный телефон — имеет аккумулятор, карту памяти и крепится в специальном чехле с помощью ремешка надетого через плечо.

Прибор одновременной регистрации ЭКГ и АД несколько больше.
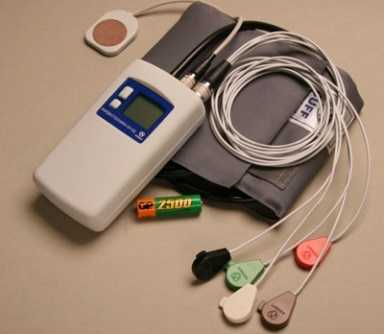
От регистратора отходят провода, которые крепятся к телу специальными одноразовыми клеящимися электродами.
Во время процесса записи ЭКГ или ЭКГ и АД пациент ведет дневник физической активности, записывая, что и в какое время он делает, фиксируя появление симптомов нарушений работы сердца. При появлении таких симптомов как: головокружение, предобморочное состояние, учащенное сердцебиение, боли в груди или сердце, необходимо нажать кнопку на приборе и описать в дневнике их длительность.
За время проведения исследования необходимо выполнять адекватную состоянию физическую нагрузку. Вид и интенсивность нагрузки определяет лечащий врач, это может быть подъем по лестнице на 5 этаж, велотренажер в течение 3-5 мин, быстрая ходьба. Рекомендуется выполнить физические нагрузки, трехкратно — днем, вечером и утром, разумеется, если нет ограничения двигательного режима, установленного врачом.
Подниматься по лестнице следует в обычном темпе, без остановок. При появлении неприятных ощущений или одышки, остановиться нужно, не стоит выполнять большую нагрузку, чем обычно! Важно оценить именно переносимость повседневных нагрузок. При отсутствии неприятных ощущений подъем продолжается до конца лестницы и на этом заканчивается. Перед началом теста необходимо нажать кнопку на ЭКГ-мониторе, после чего начать подъем, в конце подъема снова нажать на кнопку. В дневнике необходимо отметить: количество пройденных ступеней, время начала подъема и его продолжительность, а также неприятные ощущения, которые заставили прекратить нагрузку.
При контроле АД прибор измеряет давление, накачивая воздух в надетую на плечо манжету и затем , постепенно спуская его. Измерения происходят автоматически через определенный интервал времени (днем через 15 минут, ночью — через 30). Когда манжета на Вашей руке начнет накачиваться, необходимо остановится. Когда прибор стравливает воздух, рука с манжетой должна быть расслабленной и неподвижной до самого конца измерения. Во время измерения нельзя двигать рукой или сгибать ее, в противном случае, данное измерение может забракованным и прибор может его повторить через минуту. При появлении неприятных ощущений, которые могут быть связаны с изменениями АД, можно запустить внеочередное измерение, нажав кнопку «Пуск» на мониторе.
Обязательно нужно отметить в дневнике не только происходящее во время бодрствования, но и качество ночного сна.
После снятия монитора данные обрабатываются врачом функциональной диагностики с помощью компьютерной программы. Результаты мониторирования готовы через 2-3 дня.
www.mc21.ru
для чего применяют ЭКГ по Холтеру?
В случае, если с сердцем возникают проблемы, электрокардиограмма не всегда информативна. Зачастую требуется зафиксировать работу главной мышцы тела человека на протяжении более долгого времени. Для этого используется холтеровский мониторинг сердца.
Для чего применяют ЭКГ по Холтеру и в каких случаях это необходимо, — расскажем в данной статье.
Что это такое?
Холтеровское мониторирование сердца (суточное мониторирование ЭКГ) – метод непрерывной записи электрокардиограммы (ЭКГ) в течение суток или более длительного времени с помощью носимых кардиорегистраторов (мониторов).
Суть исследования заключается в постоянной записи ЭКГ на карту памяти, находящуюся в устройстве. После обработки этой записи на компьютере врач функциональной диагностики дает заключение о ритме, его нарушениях, ишемических изменениях, наличии пауз.
Метод получил свое название по фамилии ученого, впервые применившего длительную запись ЭКГ в 1952 году.
Для чего применяется метод?
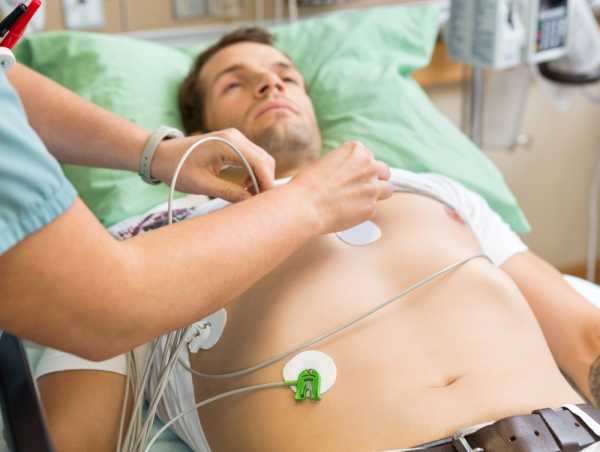
Перед проведением суточного мониторирования ЭКГ пациента должен осмотреть терапевт или кардиолог. Это необходимо для правильного оформления направления на исследование, уточнения деталей обследования (например, отмена лекарств), формулировки диагноза.
Суточное мониторирование ЭКГ выявляет:
Суточное мониторирование ЭКГ применяется в следующих ситуациях:
- диагностика аритмий при жалобах на частое или медленное сердцебиение, перебои в работе сердца, неритмичный пульс, эпизоды головокружения, сильной слабости или потери сознания, ощущение остановки сердца;
- диагностика ишемии (кислородного голодания) миокарда при жалобах на давящие, сжимающие, жгучие боли за грудиной, особенно при нагрузке, перед назначением нагрузочных проб, жалобы на ощущение «кома в горле», изжогу, эпизоды болей в нижней челюсти или локтях;
- контроль работы установленного электрокардиостимулятора;
- наблюдение за состоянием пациента в динамике, в том числе контроль эффективности лечения.
Как подготовиться к процедуре?
Утром перед исследованием необходимо принять гигиенический душ. Кожу ничем не смазывать, она должна быть сухая и чистая. Мужчинам настоятельно рекомендуется сбрить волосы на груди: это не только избавит от болезненного удаления электродов, но и существенно улучшит качество записи.
Лекарственные препараты отменяются по рекомендации врача. Если направивший на исследование врач особых указаний не дал, все лекарства применяются в обычной дозировке.
Если необходимо приобрести батарейки к монитору, нужно обратить внимание на маркировку. Батарейки должны быть щелочные (алкалиновые), типоразмера АА («пальчиковые») или ААА («мизинчиковые»).
При плохой переносимости лейкопластыря желательно приобрести в аптеке специальный гипоаллергенный пластырь на шелковой основе. Он поможет избежать раздражения кожи.
Перед обследованием желательно выспаться, обычно позавтракать, не торопясь прийти в поликлинику. Пациенту будет комфортнее, если он наденет облегающую майку, а сверху – свободную одежду, под которой можно будет скрыть регистратор. Женщинам желательно надеть бюстгальтер.
Как проводится обследование?
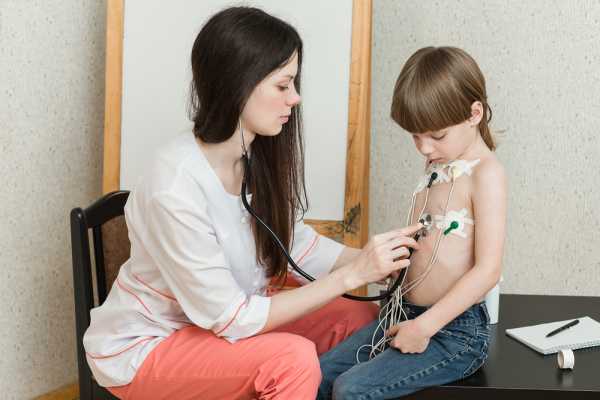
На переднюю поверхность грудной клетки медсестра прикрепляет круглые одноразовые электроды, закрепляя их лейкопластырем. Чаще всего их 5 – 7. От электродов отходят провода к небольшому прибору – регистратору. Регистратор вешается пациенту на шею (реже на пояс) в специальном чехле. После включения регистратора запись ЭКГ начинается. После этого трогать монитор не нужно. Нажимать какие-то кнопки на нем необходимо только при получении такой инструкции от медсестры, и это необязательно.
Пациенту выдается дневник наблюдения. В нем он должен указать время ночного сна (во сколько лег в постель вечером, во сколько встал утром). В некоторых клиниках пациенту рекомендуют записывать все свои действия и ощущения в течение суток. В других – рекомендуют выполнить несколько нагрузок.
Чаще всего пациенту рекомендуют в течение дня несколько раз подняться по лестнице до усталости (без лишних усилий), отметив время начала такого подъема и указав свои ощущения после нагрузки. Такая запись в дневнике поможет врачу определить связь изменений ЭКГ с нагрузкой и жалобами.
Если в течение суток пациент почувствовал перебои в работе сердца, учащенное сердцебиение, у него появилось головокружение или какие-то другие жалобы, это также необходимо отметить в дневнике. Подробно писать не нужно, главное – указать время таких жалоб.
Стоит отметить время приема лекарств. Постоянно измерять и записывать артериальное давление не нужно. Необходимо отметить время приема пищи, отдыха, эмоциональных нагрузок, если они как-то изменили самочувствие.
Пациент должен спать как обычно, только не ложась на живот.
При отклеивании электродов необходимо их прикрепить обратно.
На следующее утро пациент возвращается в кабинет для снятия монитора. После этого запись анализируется врачом. Этот процесс может занять несколько часов, поэтому чаще всего результат готов на следующий день.
Во время обследования нельзя проходить сквозь рамки металлоискателя в магазинах, на стадионах и так далее. Пользоваться мобильным телефоном и компьютером можно. Нельзя проводить рентгенографию или магнитно-резонансную томографию каких-либо органов. Ультразвуковое исследование возможно, если оно не затронет грудную клетку и не помешает записи.
Показания
- Жалобы на эпизоды головокружения, потери сознания, нарушения ритма сердца.
- Обследование при перенесенном инфаркте миокарда, гипертрофической кардиомиопатии, других тяжелых болезнях сердца.
- Синдром WPW, синдром удлиненного интервала Q-T.
- Подозрение на бессимптомную ишемию миокарда.
- Подозрение на синдром ночного апноэ (применяется специальная программа для анализа апноэ).
- Контроль работы кардиостимулятора.
Противопоказания
Суточное мониторирование ЭКГ не показано при острых воспалительных заболеваниях кожи грудной клетки. Других существенных ограничений для этого исследования нет. Оно может проводиться в любом возрасте и при любых сопутствующих заболеваниях.
Что делать после исследования?
Анализ суточного мониторирования ЭКГ представляет собой текст с множеством малопонятных для неспециалиста терминов, чисел, графиков и изображений. Поэтому правильно оценить его может только врач. Обратитесь к специалисту для уточнения диагноза, назначения дополнительных методов исследования и лечения.
Видео на тему «Холтер-ЭКГ»
doctor-cardiologist.ru
































 Соединить капусту, свёклу, морковь и чеснок, всё хорошо перемешать. Выложить овощи в банку. Я использовала большую банку, но можно разложить овощную смесь по небольшим банкам.
Соединить капусту, свёклу, морковь и чеснок, всё хорошо перемешать. Выложить овощи в банку. Я использовала большую банку, но можно разложить овощную смесь по небольшим банкам.  Приготовить маринад: воду влить в кастрюлю, добавить сахар, соль, лавровый лист и перец. Поставить кастрюлю на огонь и довести до кипения.
Приготовить маринад: воду влить в кастрюлю, добавить сахар, соль, лавровый лист и перец. Поставить кастрюлю на огонь и довести до кипения. Как только смесь закипит, добавить растительное масло и уксус. Перемешать и снять маринад с огня.
Как только смесь закипит, добавить растительное масло и уксус. Перемешать и снять маринад с огня. Залить овощную смесь горячим маринадом. Оставить банку с капустой при комнатной температуре до полного остывания. Затем поставить банку с капустой в холодильник на 24 часа.
Залить овощную смесь горячим маринадом. Оставить банку с капустой при комнатной температуре до полного остывания. Затем поставить банку с капустой в холодильник на 24 часа. 
 Приятного аппетита!
Приятного аппетита! Вырежьте у капусты кочерыжку острым ножом, очистите от кожуры морковь и свеклу. Затем промойте овощи под проточной водой, обсушите бумажными кухонными полотенцами от лишней жидкости и нарежьте. Капусту уложите на разделочную доску, разрежьте на 2 части и нарежьте крупными квадратами с примерным диаметром 3 на 3 сантиметра, можно больше до 5 – 6 миллиметров. Положите капусту в глубокую миску.
Вырежьте у капусты кочерыжку острым ножом, очистите от кожуры морковь и свеклу. Затем промойте овощи под проточной водой, обсушите бумажными кухонными полотенцами от лишней жидкости и нарежьте. Капусту уложите на разделочную доску, разрежьте на 2 части и нарежьте крупными квадратами с примерным диаметром 3 на 3 сантиметра, можно больше до 5 – 6 миллиметров. Положите капусту в глубокую миску.  Свеклу нарежьте тонкими ломтиками произвольной формы и толщины до 1 сантиметра или длинной соломкой с примерным диаметром до 1 сантиметра. Уложите свеклу в глубокую миску.
Свеклу нарежьте тонкими ломтиками произвольной формы и толщины до 1 сантиметра или длинной соломкой с примерным диаметром до 1 сантиметра. Уложите свеклу в глубокую миску.  Морковь натрите на крупной терке прямо в глубокую тарелку.
Морковь натрите на крупной терке прямо в глубокую тарелку.  Чеснок очистите от кожуры, половину из общей массы уложите на разделочную доску, и нашинкуйте небольшими кусочками произвольной формы и диаметром до 0,5 миллиметров, вторую половину оставьте целой, не нарезанной уложите чеснок в отдельную глубокую тарелку.
Чеснок очистите от кожуры, половину из общей массы уложите на разделочную доску, и нашинкуйте небольшими кусочками произвольной формы и диаметром до 0,5 миллиметров, вторую половину оставьте целой, не нарезанной уложите чеснок в отдельную глубокую тарелку. Разделите все ингредиенты на 4 примерно равные по количеству порции, делайте это на глаз. Возьмите большую эмалированную чистую кастрюлю и уложите в нее овощи слоями. Сначала положите на дно кастрюли капусту, затем свеклу, после морковь и присыпьте нарезанным чесноком. Повторяйте слои, пока у вас не закончатся все ингредиенты, должно получиться примерно по 4 слоя каждого компонента. Сверху всех овощей уложите зубчики чеснока.
Разделите все ингредиенты на 4 примерно равные по количеству порции, делайте это на глаз. Возьмите большую эмалированную чистую кастрюлю и уложите в нее овощи слоями. Сначала положите на дно кастрюли капусту, затем свеклу, после морковь и присыпьте нарезанным чесноком. Повторяйте слои, пока у вас не закончатся все ингредиенты, должно получиться примерно по 4 слоя каждого компонента. Сверху всех овощей уложите зубчики чеснока.  От общей массы соли и сахара отделите половину и присыпьте их поверх чеснока.
От общей массы соли и сахара отделите половину и присыпьте их поверх чеснока.  Дайте овощам настояться и пустить сок в течение 20 – 30 минут, а тем временем сварите маринад.
Дайте овощам настояться и пустить сок в течение 20 – 30 минут, а тем временем сварите маринад. Включите плиту на средний уровень и поставьте на нее большую кастрюлю с нужным количеством чистой дистиллированной воды. Доведите ее до кипения и закиньте в воду оставшуюся часть соли и сахара. Также уложите в кастрюлю необходимое количество специй, лист лавра, горошины душистого перца и горошины черного перца. Дайте воде прокипеть со специями в течение 5 – 6 минут и выключите плиту. В горячий кипяток влейте нужное количество уксуса, добавьте растительное масло и перемешайте массу столовой ложкой до однородности.
Включите плиту на средний уровень и поставьте на нее большую кастрюлю с нужным количеством чистой дистиллированной воды. Доведите ее до кипения и закиньте в воду оставшуюся часть соли и сахара. Также уложите в кастрюлю необходимое количество специй, лист лавра, горошины душистого перца и горошины черного перца. Дайте воде прокипеть со специями в течение 5 – 6 минут и выключите плиту. В горячий кипяток влейте нужное количество уксуса, добавьте растительное масло и перемешайте массу столовой ложкой до однородности. Горячим маринадом залейте овощи, поверх овощей положите кусок чистой стерильной марли, сверху на нее уложите тарелку и надавите на нее руками так чтобы вверх поднялся маринад, повторите эту процедуру 2 – 3 раза, для того чтобы овощи утрамбовались плотней. Затем в последний раз придавите тарелку рукой и поставьте на нее гнет. В виде гнета можно использовать двух или трех литровую банку наполненную солью или обычной проточной водой. Настаивайте капусту в течение 3 – 4 дней при комнатной температуре, в теплом не доступном для сквозняков месте. По истечении нужного времени разложите капусту плотно по стерилизованным сухим банкам, помогая себе столовой ложкой, закройте банки пластмассовыми крышками, поставьте их в холодильник и настаивайте в нем капусту еще 1 – 2 дня. Капуста готова, пора дегустировать.
Горячим маринадом залейте овощи, поверх овощей положите кусок чистой стерильной марли, сверху на нее уложите тарелку и надавите на нее руками так чтобы вверх поднялся маринад, повторите эту процедуру 2 – 3 раза, для того чтобы овощи утрамбовались плотней. Затем в последний раз придавите тарелку рукой и поставьте на нее гнет. В виде гнета можно использовать двух или трех литровую банку наполненную солью или обычной проточной водой. Настаивайте капусту в течение 3 – 4 дней при комнатной температуре, в теплом не доступном для сквозняков месте. По истечении нужного времени разложите капусту плотно по стерилизованным сухим банкам, помогая себе столовой ложкой, закройте банки пластмассовыми крышками, поставьте их в холодильник и настаивайте в нем капусту еще 1 – 2 дня. Капуста готова, пора дегустировать. Капуста, маринованная со свеклой подается в охлажденном виде уложенная в салатницу или глубокую тарелку. Великолепная закуска под такие аперитивы как водка, домашний самогон. Также этот вид капусты можно подавать как салат, особенно это блюдо, будет незаменимо в холодную зимнюю пору, когда у людей начинается глобальная нехватка витаминов. Капусту, маринованную со свеклой можно подавать с тушеными овощами, отварными макаронными изделиями, рисом и картофельным пюре, а с жареной картошкой вообще пальчики оближешь! Наслаждайтесь приготовлением и поеданием этой вкуснятины!
Приятного аппетита!
Капуста, маринованная со свеклой подается в охлажденном виде уложенная в салатницу или глубокую тарелку. Великолепная закуска под такие аперитивы как водка, домашний самогон. Также этот вид капусты можно подавать как салат, особенно это блюдо, будет незаменимо в холодную зимнюю пору, когда у людей начинается глобальная нехватка витаминов. Капусту, маринованную со свеклой можно подавать с тушеными овощами, отварными макаронными изделиями, рисом и картофельным пюре, а с жареной картошкой вообще пальчики оближешь! Наслаждайтесь приготовлением и поеданием этой вкуснятины!
Приятного аппетита! Добавить соду и тщательно взбить яичную смесь венчиком. Сахар должен полностью раствориться.
Добавить соду и тщательно взбить яичную смесь венчиком. Сахар должен полностью раствориться. Влить в яичную смесь теплое молоко и рафинированное растительное масло.
Влить в яичную смесь теплое молоко и рафинированное растительное масло. Снова взбить венчиком до однородности. Далее всыпать просеянную муку.
Снова взбить венчиком до однородности. Далее всыпать просеянную муку. И, перемешивая получившуюся массу венчиком, замесить тесто, которое по консистенции получится льющимся, но не слишком жидким. Оставить тесто, прикрыв миску пленкой, при комнатной температуре на 30-40 минут.
И, перемешивая получившуюся массу венчиком, замесить тесто, которое по консистенции получится льющимся, но не слишком жидким. Оставить тесто, прикрыв миску пленкой, при комнатной температуре на 30-40 минут. Затем сковороду нужно хорошо разогреть. Налить небольшое количество теста на разогретую сковороду, чуть наклоняя сковородку в разные стороны, чтобы тесто равномерно распределилось по всему дну.
Затем сковороду нужно хорошо разогреть. Налить небольшое количество теста на разогретую сковороду, чуть наклоняя сковородку в разные стороны, чтобы тесто равномерно распределилось по всему дну. Жарить каждый блинчик на среднем огне до румяности с двух сторон (по 1 минуте с каждой стороны). Если у вас обычная сковорода (не блинная), ее нужно немного смазывать растительным маслом или другим жиром перед жаркой каждого блина.
Жарить каждый блинчик на среднем огне до румяности с двух сторон (по 1 минуте с каждой стороны). Если у вас обычная сковорода (не блинная), ее нужно немного смазывать растительным маслом или другим жиром перед жаркой каждого блина. Очень вкусные, нежные, тонкие блинчики подать к столу теплыми со сметаной, джемом, вареньем. Классический рецепт приготовления блинов на молоке достаточно прост, а результат всегда получается отличным!
Очень вкусные, нежные, тонкие блинчики подать к столу теплыми со сметаной, джемом, вареньем. Классический рецепт приготовления блинов на молоке достаточно прост, а результат всегда получается отличным! Приятного аппетита!
Приятного аппетита!









































































































 Дриц Ирина Александровна. Врач-паразитолог
Дриц Ирина Александровна. Врач-паразитолог


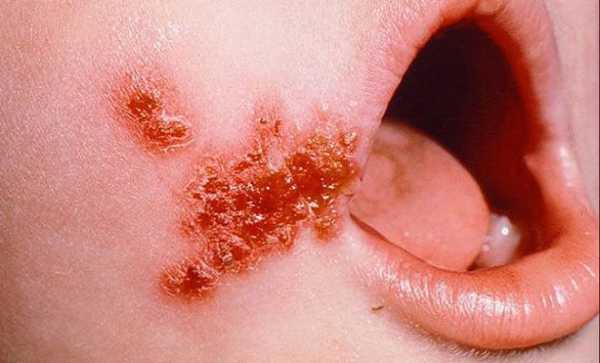
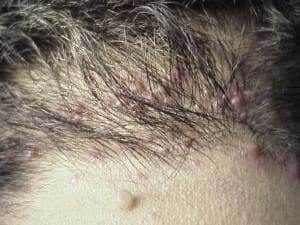
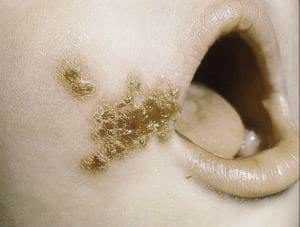
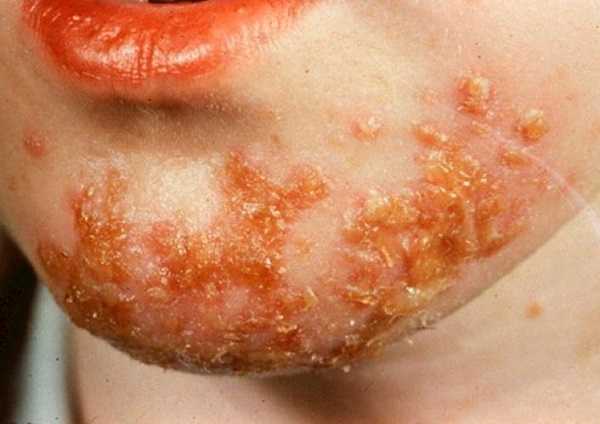
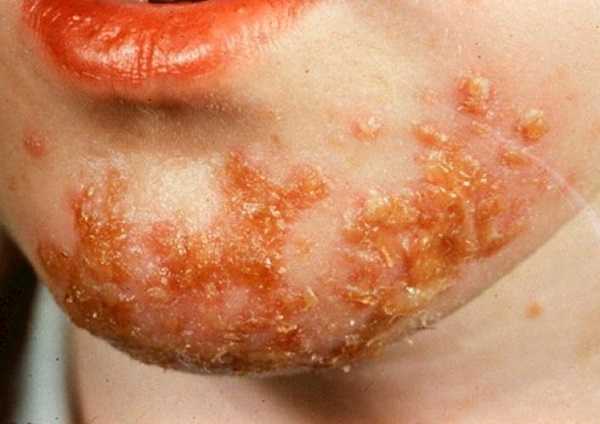
 Большинство стрептококков, которые известны в медицине, относятся к условно-патогенным микроорганизмам. Это означает, что, находясь на кожном покрове и слизистых оболочках человека, а также на всех окружающих его предметах, они могут длительное время сохранять латентность и ничем себя не проявлять.
Большинство стрептококков, которые известны в медицине, относятся к условно-патогенным микроорганизмам. Это означает, что, находясь на кожном покрове и слизистых оболочках человека, а также на всех окружающих его предметах, они могут длительное время сохранять латентность и ничем себя не проявлять.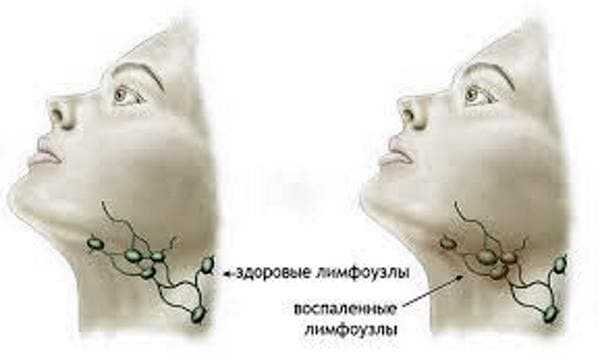
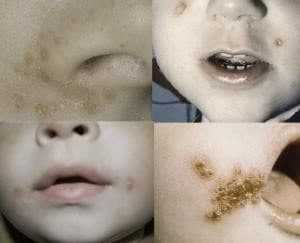
 Массовые случаи заболевания стрептодермией часто наблюдаются в общежитиях, интернатах, казармах, тюрьмах и других учреждениях, где находится много людей и нет должного уровня соблюдения гигиенических требований.
Массовые случаи заболевания стрептодермией часто наблюдаются в общежитиях, интернатах, казармах, тюрьмах и других учреждениях, где находится много людей и нет должного уровня соблюдения гигиенических требований.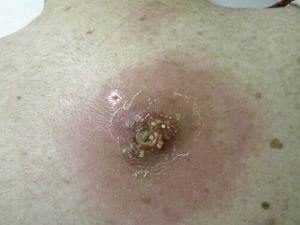
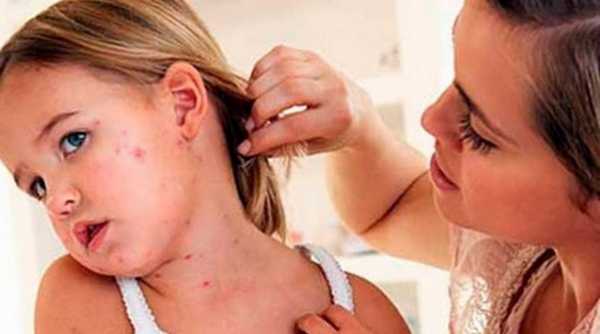
 Кроме того, необходимо тщательно следить за выполнением гигиенических норм:
Кроме того, необходимо тщательно следить за выполнением гигиенических норм: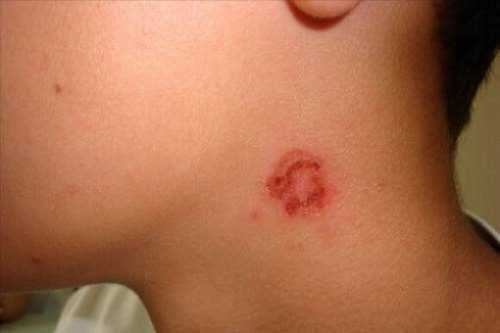






















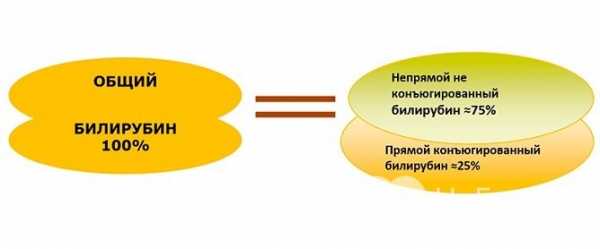 Общий билирубин объединяет две его фракции – связанный и несвязанный
Общий билирубин объединяет две его фракции – связанный и несвязанный Низкий уровень железа в крови может быть обусловлен его недостаточным поступлением в организм с пищей
Низкий уровень железа в крови может быть обусловлен его недостаточным поступлением в организм с пищей

 Биохимический анализ крови — одно из базовых исследований, которое назначается при большинстве заболеваний внутренних органов, а также в профилактических целях
Биохимический анализ крови — одно из базовых исследований, которое назначается при большинстве заболеваний внутренних органов, а также в профилактических целях Кровь для биохимического анализа сдают из вены, утром и натощак
Кровь для биохимического анализа сдают из вены, утром и натощак












 Не пора ли посетить невролога У вас появилась рассеянность? Вы забываете слова или не можете вспомнить что-то важное? Вы стали чаще уставать? Пройдите этот тест и узнайте, не пора ли вам обратиться за помощью к неврологу.
Не пора ли посетить невролога У вас появилась рассеянность? Вы забываете слова или не можете вспомнить что-то важное? Вы стали чаще уставать? Пройдите этот тест и узнайте, не пора ли вам обратиться за помощью к неврологу.








 Что делать, если болит сердце? При возникновении таких ощущений необходимо уметь точно определять их характер, ведь в большинстве случаев пациенту может потребоваться срочная квалифицированная помощь. Очень важно знать проявления инфаркта, последствия которого могут быть весьма плачевными.
Что делать, если болит сердце? При возникновении таких ощущений необходимо уметь точно определять их характер, ведь в большинстве случаев пациенту может потребоваться срочная квалифицированная помощь. Очень важно знать проявления инфаркта, последствия которого могут быть весьма плачевными.
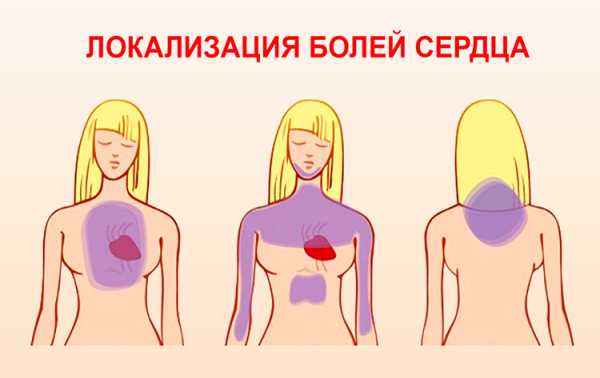
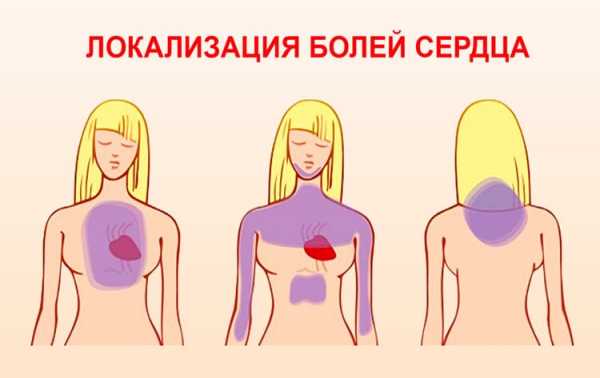
 Это заболевание характеризуется воспалением наружной сердечной оболочки. При этом возникают боли в середине груди, которая отдает в шею, руку и спину, усиливаясь при кашле, вдохе или глотании. Большинство пациентов отмечают сильные болевые ощущения в положении лежа. При этом возникает некоторое облегчение при наклоне вперед или сидении.
Это заболевание характеризуется воспалением наружной сердечной оболочки. При этом возникают боли в середине груди, которая отдает в шею, руку и спину, усиливаясь при кашле, вдохе или глотании. Большинство пациентов отмечают сильные болевые ощущения в положении лежа. При этом возникает некоторое облегчение при наклоне вперед или сидении.

























































 eda.ru
eda.ru edimdoma.ru
edimdoma.ru webspoon.ru
webspoon.ru
 alimero.ru
alimero.ru colttry.gmail.com/Depositphotos.com
colttry.gmail.com/Depositphotos.com smilingsunray/Depositphotos.com
smilingsunray/Depositphotos.com edimdoma.ru
edimdoma.ru webspoon.ru
webspoon.ru depositphotos.com
depositphotos.com