Сколько грамм в ложках таблица: столовой, чайной и десертной!
Сколько грамм в ложках? Давайте разберемся.
Вы захотели что-то приготовить и уже нашли рецепт в интернете. Но тут возникли трудности с тем, что у вас нет кухонных весов. В этом нет проблемы, если вы знайте сколько грамм в столовой, чайной и десертной ложках.
Самое главное, что ложками намного проще и удобнее пользоваться, чем весами. Очень часто люди задаются вопросом сколько грамм в столовой ложке сахара, муки и сухих дрожжей. В данной статье вы в полном объеме найдете ответы на свои вопросы.
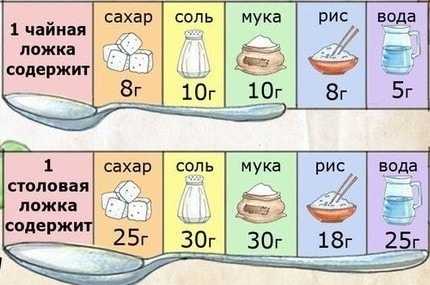
- чайная ложка, 5 мл это примерно 5 грамм;
- десертная ложка — 10 мл жидкости — 10 грамм;
- столовая ложка — 15 мл жидкости — 15 грамм.
Сколько грамм в ложках таблица
Меры продуктов в граммах используются для того, чтобы не пересолить блюдо, а также не пересластить. Обычно авторы рецептов указывают вес продуктов ложкой с небольшой горкой. Иногда используются рецепты с ложкой без горки, но при этом автор обязательно должен указать это. Мера веса в нашей таблице указывается в общепринятой ложке с горкой и без горки.
(Также читайте: сколько грамм в стакане?).
Сколько грамм в столовой ложке таблица
 Если говорить о сыпучих продуктах, которые содержаться в столовой ложке, то имеется в виду, что они набираются вровень ободков ложки. В некоторых случаях предусмотрена маленькая горка. Если вы хотите узнать сколько грамм в ложке определенных продуктах, то обратитесь к таблице.
Если говорить о сыпучих продуктах, которые содержаться в столовой ложке, то имеется в виду, что они набираются вровень ободков ложки. В некоторых случаях предусмотрена маленькая горка. Если вы хотите узнать сколько грамм в ложке определенных продуктах, то обратитесь к таблице.
Сыпучие продукты
| Продукт | Без горки | С горкой |
| Мука | 20 | 30 |
| Сахар | 20 | 25 |
| Сахарная пудра | 22 | 28 |
| Какао порошок | 20 | 25 |
| Крахмал | 20 | 30 |
| Соль экстра | 22 | 28 |
| Каменная соль | 25 | 30 |
| Пишевая сода | 22 | 28 |
| Рис | 15 | 18 |
| Молотый кофе | 15 | 20 |
| Желатин | 10 | 15 |
| Сухие дрожжи | 8 | 11 |
| Корица | 15 | 20 |
| Лимонная кислота | 12 | 16 |
| Ячневая крупа | 25 | 30 |
Жидкие продукты
В таблице приведен вес жидких продуктов (в граммах). Здесь учитывается то, что жидкости набираются в ложку с горкой, а если продукты более редкие, то они наливаются до краев ложки.
| Продукт | грамм |
| Мед | 30 |
| Вода | 18 |
| Варенье | 50 |
| Уксус | 16 |
| Молоко цельное | 18 |
| Молоко сгущенное | 30 |
| Растительное масло | 16 |
| Растопленный маргарин | 15 |
| Арахисовая паста | 16 |
| Сметана | 25 |
(Также читайте: выбираем водяной фильтр).
Сколько грамм в чайной ложке таблица
Если указана 1 чайная ложка муки, то это означает ложка с небольшой горкой. Соответственно в рецептах также могут прописывать 1 маленькая ложка муки без горки, то так и нужно.
Сыпучие продукты
| Продукт | Без горки | С горкой |
| Какао порошок | 9 | 12 |
| Гречка | 7 | 10 |
| Крахмал | 6 | 9 |
| Горчица сухая | 4 | 7 |
| Дрожжи сухие | 5 | 8 |
| Изюм | 7 | 10 |
| Желатин | 5 | 8 |
| Молотая корица | 8 | 12 |
| Кофе молотый | 7 | 9 |
| Кофе растворимый | 4 | 5 |
| Крупа (ячневая, перловая) | 8 | 11 |
| Кукурузные хлопья | 2 | 4 |
| Лимонная кислота | 5 | 8 |
| Мак | 8 | 12 |
| Манка | 8 | 12 |
| Молоко сухое | 12 | 14 |
| Марганцовка | 15 | 18 |
| Мука | 9 | 12 |
| Овсяные хлопья | 6 | 8 |
| Орехи | 10 | 13 |
| Перец молотый | 5 | 8 |
| Рис | 5 | 8 |
| Разрыхлитель | 5 | 8 |
| Соль каменная | 8 | 12 |
| Сахар ( и его пудра) | 7 | 10 |
| Сода | 7 | 10 |
| Соль экстра | 7 | 10 |
| Сухари молотые | 5 | 7 |
| Сорбит | 5 | 7 |
| Сухие сливки | 5 | 6 |
| Сухое картофельное пюре | 10 | 12 |
| Фасоль | 10 | 12 |
| Трава лекарственная | 2 | 3 |
| Чечевица | 7 | 9 |
| Яичный порошок | 10 | 12 |
| Чай | 2 | 3 |
Жидкие продукты
Жидкими продуктами ( вода, молоко, уксус) нужно заполнять ложку полностью. Стоит отметить, что приведенные граммы относительны, поэтому если вам нужно знать точный вес, то лучше пользоваться электронными или кухонными весами.
| Продукт | грамм |
| Арахисовая паста | 8 |
| Вода | 5 |
| Варенье | 17 |
| Красная икра | 7 |
| Марганцовка | 5 |
| Мед | 10 |
| Майонез | 10 |
| Ликер | 7 |
| Молоко цельное | 5 |
| Молоко сгущенное | 12 |
| Растительное масло | 5 |
| Сливочное масло | 5 |
| Растопленного маргарина | 4 |
| Пюре фруктовое | 17 |
| Сметана | 10 |
| Творог | 4 |
| Соевый соус | 5 |
| Томатная паста | 5 |
| Яблочный уксус | 5 |
Сколько грамм в десертной ложке
Сколько грамм в ложках? Десертная ложка по размерам находится между столовой и чайной. Ее предназначение — служить прибором стола для употребления сладостей. С миссией измерения десертная ложка справляется ничуть не хуже чем ее старшая и младшая «сестра». Узнайте сколько грамм продуктов (жидких и сыпучих) она содержит в таблице.
| Продукт | грамм |
| Сахар | 15 |
| Ванилин | 4,5 |
| Лимонная кислота | 12 |
| Соль | 20 |
| Мука | 16 |
| Вода | 10 |
| Молоко | 10 |
| Растительное масло | 11 |
| Уксус | 10 |
Сегодня в статье вы подробно узнали сколько грамм в ложках (столовой, чайной и десертной). Данную таблицу не обязательно запоминать, вы просто храните ее под рукой и когда нужно открывайте. Теперь у вас не возникнут трудности с тем, как взвесить определенные продукты. Вкусных блюд и приятного аппетита!
(Также читайте: как выбрать кухонные ножи?).
mymulti.ru
Сколько грамм в столовой и чайной ложке: таблица
Главная » Дом » Сколько грамм в столовой ложке: таблицаОчень часто во многих кулинарных рецептах указывается точное количество ингредиента, необходимого для приготовления блюда. Но ведь не у каждой хозяйки на кухне имеются специальные кухонные весы.

Если подобная техника отсутствует в вашем доме не стоит отчаиваться. Измерить необходимое количество можно при помощи чайной, десертной или столовой ложечки.
Обратите внимание! Но стоит учитывать, что количество будет зависеть от самого компонента. Всё зависит от тяжести и плотности ингредиента. Поэтому столовый прибор, наполненный различными компонентами, будет весить по-разному.
Столовая ложка – это столовый прибор. Его объём составляет 18 миллилитров. Используется данный столовый прибор для поедания каш, первых блюд или других жидких кулинарных изысков.
При необходимости взвесить тот или иной продукт стоит учитывать плотность ингредиента и «загруженность» столового прибора. Вес с горкой и без, будет отличаться в пределах от 4 до 6 грамм.

Самые распространённые ингредиенты на кухне, требующиеся для приготовления блюда – это сахар, мука и соль. Поэтому меры измерения этих продуктов стоит знать обязательно.
Таблица: мера измерения.
| Ингредиент | Без горки (в гр.) | С горкой (в гр.) |
| Сколько грамм сахара в столовой ложке | 20 | 25 |
| Сколько грамм муки в столовой ложке | 20 | 30 |
| Сколько грамм соли в столовой ложке: • Поваренная соль • Экстра | 25 22 | 30 28 |

Таблица: меры измерения других необходимых для приготовления блюд ингредиентов.
| Сколько грамм в столовом приборе | Без горки (в гр.) | С горкой (в гр.) |
| Разрыхлителя | 15 | 20 |
| Изюма | 15 | 20 |
| Сушёных грибов | 10 | 15 |
| Молока | 18 | 24 |
| Сухого молока | 20 | 25 |
| Сливок | 14 | 18 |
| Чая | 6 | 11 |
| Лимонной кислоты | 25 | 30 |
| Варенья | 18 | 24 |
| Протеина | 15 | 19 |
| Риса | 25 | 30 |
| Перловки | 25 | 30 |
| Пшённой крупы | 25 | 30 |
| Пшеничной крупы | 25 | 30 |
| Пшеничных хлопьев | 9 | 15 |
| Кукурузной крупы | 25 | 30 |
| Ячневой крупы | 25 | 30 |
| Крупы саго | 20 | 25 |
| Фасоли | 30 | 35 |
| Гороха | 25 | 30 |
| Сахарной пудры | 25 | 30 |
| Подсолнечного масла | 25 | 30 |
| Гречки | 25 | 30 |
| Сливочного масла | 25 | 30 |
| Семян льна | 16 | 23 |
| Томатной пасты | 30 | 35 |
| Отрубей | 4,5 | 7 |
| Чечевицы | 25 | 30 |
| Геркулеса | 12 | 18 |
| Мака | 18 | 23 |
| Сгущёнки | 48 | 55 |
| Медного купороса | 65 | 75 |
| Льняного масла | 25 | 30 |
| Творога | 40 | 47 |
| Корицы | 20 | 25 |
| Кофе | 20 | 25 |
| Уксуса | 16 | 21 |
| Какао | 15 | 20 |
| Овсяных хлопьев | 12 | 18 |
| Ликёра | 20 | 25 |
| Кукурузных хлопьев | 7 | 13 |
| Майонеза | 45 | 50 |
| Молотых сухарей | 15 | 20 |
| Овсянки | 18 | 22 |
| Манки | 30 | 35 |
| Желатина | 15 | 20 |
| Воды | 18 | 23 |
| Соды | 29 | 35 |
| Крахмала | 12 | 15 |
| Сметаны | 18 | 24 |
| Яичного порошка | 16 | 20 |
| Сухих дрожжей | 16 | 20 |
| Свежих дрожжей | 45 | 55 |
| Растительного масла | 25 | 30 |
| Топлёного масла | 25 | 30 |
| Маргарина растопленного | 20 | 25 |
| Молотого чёрного перца | 12 | 15 |
| Ржаной муки | 25 | 30 |
| Грецких молотых орехов | 30 | 35 |
| Молотого арахиса | 25 | 30 |
| Молотого фундука | 30 | 35 |
| Молотого миндаля | 30 | 35 |
Часто во многих блюдах используется мёд. Это очень аллергенный продукт, поэтому стоит знать, сколько грамм мёда в столовой ложке, чтобы не превысить его разрешаемую дозу. Одна ложечка содержит 30 гр. мёда при условии, что он жидкой консистенции.

Подобные таблицы помогают на кухне. Они избавляют женщин от необходимости приобретения лишней кухонной техники и нагромождения кухонного пространства. Это значительным образом экономит время, физические силы и финансовые средства женщины.
Сколько грамм в чайной ложке: список
Чайная ложка – столовый прибор, используемый для поедания десертов, размешивания чая, кофе или других горячих напитков. Масса столового прибора с горкой и без, варьируется в пределах от 3 до 6 гр. Объём столового прибора – 5 миллилитров.
Сколько грамм в чайной ложечке самых часто используемых ингредиентов:
- Воды – пять.
- Соли:
• Крупного помола – десять.
• Мелкого помола – восемь. - Сахарного песка – восемь.
- Пшеничной муки – восемь.
Таблица: меры весов различных ингредиентов в чайном столовом приборе.
| Сколько грамм | Без горки (в гр.) | С горкой (в гр.) |
| Разрыхлителя | 5 | 8 |
| Изюма | 5 | 8 |
| Сушёных грибов | 4 | 7 |
| Молока | 6 | 9 |
| Молока сухого | 5 | 8 |
| Сливок | 5 | 8 |
| Чая | 2 | 5 |
| Лимонной кислоты | 5 | 8 |
| Варенья | 5 | 8 |
| Протеина | 5 | 7 |
| Риса | 8 | 11 |
| Перловки | 8 | 11 |
| Пшенной крупы | 8 | 11 |
| Пшеничной крупы | 8 | 11 |
| Пшеничных хлопьев | 2 | 5 |
| Кукурузной крупы | 6 | 9 |
| Ячневой крупы | 6 | 9 |
| Крупы саго | 6 | 9 |
| Фасоли | 11 | 15 |
| Гороха | 10 | 14 |
| Мёда жидкого | 10 | 14 |
| Сахарной пудры | 8 | 11 |
| Подсолнечного масла | 6 | 9 |
| Гречки | 8 | 11 |
| Сливочного масла | 6 | 9 |
| Семян льна | 4 | 7 |
| Сгущёнки | 12 | 16 |
| Томатной пасты | 10 | 14 |
| Отрубей | 1,3 | 4 |
| Майонеза | 12 | 17 |
| Геркулеса | 6 | 9 |
| Мака | 5 | 8 |
| Сгущёнки | 12 | 17 |
| Медного купороса | 15 | 20 |
| Льняного масла | 6 | 9 |
| Творога | 10 | 15 |
| Корицы | 8 | 11 |
| Кофе | 8 | 11 |
| Уксуса | 6 | 9 |
| Какао | 4 | 7 |
| Овсяных хлопьев | 5 | 8 |
| Ликёра | 8 | 11 |
| Кукурузных хлопьев | 2 | 5 |
| Молотых сухарей | 6 | 9 |
| Овсянки | 5 | 8 |
| Манки | 7 | 10 |
| Желатина | 5 | 8 |
| Соды | 12 | 15 |
| Крахмала | 6 | 9 |
| Сметаны | 5 | 8 |
| Яичного порошка | 6 | 9 |
| Сухих дрожжей | 5 | 8 |
| Свежих дрожжей | 15 | 18 |
| Растительного масла | 6 | 9 |
| Творога | 10 | 15 |
| Топлёного масла | 6 | 9 |
| Маргарина растопленного | 6 | 9 |
| Молотого чёрного перца | 6 | 9 |
| Ржаной муки | 5 | 8 |
| Грецких молотых орехов | 10 | 14 |
| Молотого арахиса | 8 | 12 |
| Молотого фундука | 10 | 13 |
| Молотого миндаля | 10 | 14 |
| Шиповника сухого | 6 | 9 |
| Фруктового сока | 5 | 8 |
| Гвоздики | 3 | 7 |
| Чёрного перца горошком | 4,5 | 8 |
Важно! В одной столовой ложечке без горки четыре чайных ложечки.
Сколько грамм в десертной ложке
Часто на кухне используются именно десертные ложки. Их объём – 10 миллилитров. Но мера измерения не является эквивалентом их объёма.

Вес самых распространённых продуктов и ингредиентов в десертных столовых приборах (в гр.):
Сыпучие продукты:
- Соль пищевая – двадцать пять.
- Булгур – пятнадцать.
- Горох – пятнадцать.
- Перловка – пятнадцать.
- Рис – пятнадцать.
- Кускус – пятнадцать.
- Пшённая крупа – пятнадцать.
- Гречневая крупа – пятнадцать.
- Сахарный песок – двадцать.
- Манная крупа – пятнадцать.
- Мука (кукурузная, ржаная, пшеничная) – двадцать.
- Сухое молоко – девять.
Добавки:
- Сода – двадцать четыре.
- Сахарная пудра – двадцать.
- Кислота лимонная – пятнадцать.
- Разрыхлитель для теста – пять.
- Какао-порошок – пятнадцать.
- Молотый кофе – тринадцать.
- Мак – двенадцать.
- Желатин – десять.
- Горчица – девять.
Ингредиенты вязкой консистенции:
- Сгущёнка – двадцать пять.
- Пюре – двадцать пять.
- Повидло – тридцать.
- Мёд пчелиный – двадцать пять.
- Томатная паста – двадцать два.
- Сметана – двадцать.
Ингредиенты твёрдой консистенции:
- Фасоль – пятнадцать.
- Цукаты – двадцать пять.
- Грецких орех – пятнадцать.
- Свежая вишня, клюква, смородина – двадцать.
- Малина – десять.
Имея под рукой подобные таблицы, хозяйка с лёгкостью создаст на своей кухне изысканное, уникальное и оригинальное блюдо даже по многокомпонентному рецепту.
Знание меры измерения поможет ей лучше ориентироваться в соотношении объёма и массы всех необходимых для приготовления продуктов и ингредиентов.
Поделитесь записьюladytrand.ru
Сколько грамм в чайной ложке: полная таблица
23 ноября 2015 38557
Когда женщины находят для своей копилки очередной кулинарный рецепт из интернета, журнала, книги или по совету подруги, то в первую очередь обращают свой взор на перечень продуктов, нужных для приготовления блюда, и только потом на пропорции.

Дозировку сыпучих и твердых продуктов указывают в граммах или меряют их ложками, стаканами.
Считается, что настоящая домохозяйка может измерять дозировку продуктов «на глазок», но не у всех это получается и не стоит рисковать, можно ведь испортить блюдо.
Сколько грамм специй вмещает ложка и стакан
Конечно, проще всего количество и вес ингредиентов измерять с помощью современных кухонных весов. Но что делать, когда под рукой нет весов или мерного стакана, а в рецепте все ингредиенты указаны в граммах и миллилитрах?
Чтобы блюдо получилось вкусным, нужно обязательно учитывать дозировку соли, сахара, различных специй и других компонентов.
В этом случае на помощь приходят чайные, столовые ложки и обычный (тонкостенный, граненый) стакан.
Как правильно измерить?
Например: в рецепте указан стакан, значит, измеряем стаканом; если ложка, применяем чайную либо столовую ложку; если ингредиенты указаны в граммах, измеряем весами; если в миллилитрах, то используем мерный стакан.
Жидкие компоненты наливаем до краев ложки, вязкие — с горкой. Для определения правильных пропорций можно воспользоваться таблицей весов продуктов.
Важно, если указана 1 чайная ложка сахара – это значит что ложка сахара с небольшой горкой. В других рецептах прописывают «1 маленькая ложка сахара без горки» — соответственно так и нужно, без горки.
| Наименование продукта | Маленькая (чайная) ложка (гр.) |
|---|---|
| Вода | 5 |
| Варенье | 5 |
| Соль поваренная крупная | 10 |
| Соль «Экстра» | 8 |
| Сахарный песок | 8 |
| Пудра сахарная | 10 |
| Пшеничная или ржаная мука | 8 |
| Овсяная крупа | 5 |
| Гречневая крупа (ядрица) | 8 |
| Рисовая, перловая крупы | 8 |
| Пшенная крупа | 8 |
| Пшеничные хлопья | 2 |
| Кукурузная, пшеничная, ячневая крупы | 6 |
| Крупа манная | 7 |
| Геркулес | 6 |
| Кукурузные хлопья | 2 |
| Овсяные хлопья | 5 |
| Молотые сухари | 6 |
| Крупа саго | 6 |
| Фасоль | 11 |
| Горох лущеный | 10 |
| Чечевица | 7 |
| Мед натуральный (жидкий) | 10 |
| Мак | 5 |
| Орехи | 10 |
| Арахис очищенный | 8 |
| Фундук очищенный | 10 |
| Миндаль (ядро) | 10 |
| Дрожжи свежие | 15 |
| Дрожжи сухие | 5 |
| Лимонная кислота | 8 |
| Сода питьевая | 12 |
| Желатин (порошок) | 5 |
| Молоко сухое | 5 |
| Кофе молотый натуральный | 8 |
| Какао | 9 |
| Корица молотая | 8 |
| Картофельный крахмал | 6 |
| Перец молотый | 6 |
| Яичный порошок | 6 |
| Уксус | 6 |
| Ликер | 8 |
| Масло растительное | 6 |
| Масло сливочное и топленое | 6 |
| Маргарин растопленный | 5 |
| Молоко цельное, кефир, ряженка, сметана | 6 |
| Молоко сгущенное | 12 |
| Изюм | 7 |
| Грибы сушеные | 4 |
| Сливки | 5 |
| Томатная паста | 10 |
Значение правильной дозировки специй в консервировании
При консервировании вряд ли кто обходится без помощи маленькой и большой ложки, так как, допустив ошибку в дозировке, есть вероятность лишиться заготовок. Для избегания таких ситуаций воспользуйтесь таблицей с указанием количества грамм в ложках.
| Наименование продукта | Большая (столовая) ложка (гр.) |
|---|---|
| Вода | 18 |
| Варенье | 18 |
| Соль поваренная крупная | 30 |
| Соль «Экстра» | 25 |
| Пудра сахарная | 25 |
| Сахарная пудра | 25 |
| Пшеничная или ржаная мука | 25 |
| Овсяная крупа | 18 |
| Гречневая крупа (ядрица) | 25 |
| Рисовая, перловая крупы | 25 |
| Пшенная крупа | 25 |
| Пшеничные хлопья | 9 |
| Кукурузная, пшеничная, ячневая крупы | 25 |
| Манка | 30 |
| Геркулес | 12 |
| Кукурузные хлопья | 7 |
| Овсяные хлопья | 14 |
| Сухари молотые | 15 |
| Крупа саго | 20 |
| Фасоль | 30 |
| Горох лущеный | 25 |
| Чечевица | 25 |
| Мак | 18 |
| Мед натуральный (жидкий) | 30 |
| Орехи | 30 |
| Арахис очищенный | 25 |
| Фундук очищенный | 30 |
| Миндаль (ядро) | 30 |
| Дрожжи свежие | 45 |
| Дрожжи сухие | 16 |
| Кислота лимонная | 25 |
| Сода | 29 |
| Желатин порошок | 15 |
| Молоко сухое | 20 |
| Молоко сгущенное | 35 |
| Перец молотый | 12 |
| Кофе молотый натуральный | 20 |
| Какао-порошок | 15 |
| Корица молотая | 20 |
| Картофельный крахмал | 12 |
| Яичный порошок | 16 |
| Уксус | 16 |
| Ликер | 20 |
| Масло растительное | 25 |
| Масло сливочное и топленое | 25 |
| Маргарин растопленный | 20 |
| Молоко цельное, кефир, ряженка, сметана | 18 |
| Изюм | 25 |
| Грибы сушеные | 10 |
| Сливки | 14 |
| Томатная паста | 30 |
Сколько содержится грамм в стакане
Сколько вмещает стакан, зависит от его формы и размера. В кулинарии обычно используют 2 вида: тонкостенный (250 мл), граненный (200 мл).
Их отличие — в объеме, поэтому вес продуктов получается разный. В стакане с «горкой» вмещается: 11 больших ложек крупы или 10 больших ложек соли и сахара.
А знаете почему многие хозяйки не включают в рацион пшено? Ответ прост — они не умеют правильно его готовить. А жаль! Всего несколько хитростей и пшенная каша будет всегда приветствоваться вашими домочадцами. Как правильно варить пшенную кашу. Учитесь!Думаете, что драники — это простые картофельные лепешки? Нет! Рецептов много и некоторые из них вы можете тут посмотреть, выбрать и приготовить.
Вот они, заветные жиросжигающие продукты…Полный список специально для вас от наших экспертов!
Совет: если для рецепта понадобилась мука, дозированная стаканом, то важно не зачерпывать ее стаканом, а насыпать ложкой в стакан, так как при зачерпывании в стакане могут остаться пустоты и получится недобор в граммах.
И муку просеивать только после того, как измерили нужное количество для использования в кулинарных целях.
При просеивании мука набирает в себя кислород и ложится неплотно. Для удобства лучше пользоваться таблицей определения веса продуктов.
| Наименование продукта | Стакан объемом в 250 мл | Стакан объемом в 200 мл |
|---|---|---|
| Вода | — | — |
| Варенье | 330 | 270 |
| Соль поваренная крупная | 325 | 250 |
| Соль «Экстра» | 340 | 325 |
| Сахарный песок | 210 | 170 |
| Пудра сахарная | 180 | 140 |
| Пшеничная или ржаная мука | 160 | 130 |
| Овсяная крупа | 170 | 135 |
| Гречневая крупа (ядрица) | 210 | 165 |
| Рисовая, перловая крупа | 230 | 190 |
| Пшенная крупа | 210 | 190 |
| Хлопья пшеничные | 70 | 60 |
| Кукурузная, пшеничная, ячневая крупы | 185 | 150 |
| Манка | 190 | 145 |
| Геркулес | 90 | 70 |
| Кукурузные хлопья | 55 | 45 |
| Хлопья овсяные | 110 | 90 |
| Сухари молотые | 135 | 110 |
| Крупа саго | 180 | 145 |
| Фасоль | 230 | 185 |
| Горох лущеный | 220 | 175 |
| Мак | 155 | 135 |
| Чечевица | 210 | 170 |
| Мед натуральный (жидкий) | 350 | 280 |
| Орехи | 150 | 140 |
| Арахис (очищенный) | 180 | 145 |
| Фундук (очищенный) | 180 | 150 |
| Миндаль (ядро) | 170 | 135 |
| Молоко сухое | 130 | 110 |
| Молоко сгущенное | 310 | 260 |
| Картофельный крахмал | 180 | 150 |
| Яичный порошок | 110 | 90 |
| Уксус | 250 | 200 |
| Ликер | 250 | 200 |
| Масло растительное | 235 | 185 |
| Масло топленое | 245 | 185 |
| Масло сливочное (растопленное) | 235 | 190 |
| Маргарин растопленный | 235 | 185 |
| Молоко цельное, кефир, ряженка, сметана | 240 | 200 |
| Сливки | 240 | 190 |
| Изюм | 190 | 155 |
| Грибы сушеные | 110 | 90 |
| Какао | 155 | 135 |
| Кофе молотый натуральный | 100 | 80 |
Важно помнить, вышеперечисленные измерения не могут быть идеально точными, так как у каждой хозяйки ложки и стаканы могут отличаться по объему.
Для того чтобы узнать точный вес продуктов, необходимо иметь дома электронные кухонные весы и не задумываться об измерениях и мытье лишней посуды.
Напоследок вы можете посмотреть видеозапись, в которой показано, как измерять без весов:
Оценить статью:
7
Вконтакте
Одноклассники
Google+
Нашли ошибку? Выделите фрагмент текста и нажмите Ctrl+Enter.
Что еще почитать:
notefood.ru
Сколько грамм в столовой, чайной ложке, стакане. Таблицы весов
К какой категории можно отнести кулинарию? Кто-то скажет, что к науке и будет отчасти прав, а кто-то – к искусству и тоже будет прав.
Глядя на великолепные произведения, которые готовят как домашние кулинары, так и профессионалы, нельзя не отметить, что они эстетически красивы и вкусны. В этом случае кулинарию можно считать искусством.
Вместе с тем, такие шедевры не могут получаться без соблюдения точности в приготовлении, это касается и алгоритма приготовления, и веса самих ингредиентов. Если смотреть с этой стороны – то кулинария без сомнения наука и отчасти точная наука.
Иногда на вкусе блюда может сказаться даже незначительное отклонение от веса ингредиента, заявленного в рецепте.
Конечно, у профессионалов есть все оборудование (и весы, в том числе) чтобы соблюдать весовую точность, а что же делать тем, у кого их нет, да и простым хозяйкам у которых под рукой только ложки, стаканы и банки.
Конечно, сейчас можно легко купить множество мерных приспособлений – стаканы с мерной градуировкой, мерные ложки.
А что делать тем, у кого нет таких красивых мерных емкостей или ложечек?
Главное не надо расстраиваться, все точно отмерить, отлить и отсыпать можно с помощью обыкновенных столовых и чайных ложек, граненого стакана или обыкновенной банки на 0.5 литра, которые всегда есть на каждой кухне и у каждой хозяйки!
Таблицы измерения веса и объёма жидких и сыпучих продуктов
Ниже приведены таблицы измерения веса и объёма жидких и сыпучих продуктов. Граммы и литры переведены в стаканы, столовые и чайные ложки.




Иногда в рецепте требуется взять какой-либо овощ или фрукт, но не всегда есть возможность точно узнать его вес. Есть некая обобщенная (примерная величина) веса среднего плода или фрукта. Эти данные приведены в следующей таблице.

Эти удобные таблицы, помогают взять столько продуктов, сколько требуется по рецепту.
Ниже приведены еще несколько полезных таблиц, для того чтобы было проще добавить в блюдо правильное количество того или иного ингредиента и узнать сколько продукта вмещается в стакан, столовую и чайную ложку. Таблицы составлены по группам продуктов, что тоже очень удобно.

Иногда в рецепте необходимо использовать соусы. Данная таблица поможет добавить требуемое количество.
Для выпечки часто используются различные сладости — варенье, джемы, мед, повидло. Что бы было проще следовать рецептам, ниже приведена таблица веса в граммах

Орехи – частый ингредиент самых разных блюд. А сколько грамм орехов в одной ложке, стакане видно из таблицы.

И, конечно, молоко, и все молочные продукты. Таблица, будет незаменимым помощником, особенно для тех, кто любит заниматься выпечкой.

Все весовые показатели, приведенные в таблицах, указаны «без горки».
Отмеряя продукты с помощью подручных средств надо соблюдать следующие моменты — не приминайте, утрясайте, не трамбуйте. Просто взяли с всё. Конечно, это касается в основном сыпучих продуктов – мука, сахар, соль, крупы, специи.
Все мерные приспособления должны быть, конечно, сухими и чистыми.
Сколько граммов в столовой ложке (с горкой, без горки)
В рецептах часто указывают количество ингредиентов в граммах. Не обязательно на кухне иметь весы, для того чтобы отмерить нужное количество продукта. У каждого человека есть разные ложки, чаще всего это столовые и чайные.
Конечно, объем у ложек тоже может быть разным, но 1-2 грамма в большую или меньшую сторону не скажется критично на вкусе вашего блюда.
А сахар, соль, специи всегда рекомендуют добавлять по вкусу,
ведь у каждого человека свои вкусовые пристрастия – кто-то любит послаще, кто-то посолонее.
Можно купить набор вот таких мерных ложек.

Если брать количество «с горкой», то прибавьте к весу без горки еще примерно 3-5 грамма.
Ниже приведена таблица, в которой указано количество граммов в столовой ложке разных продуктов.

Если в рецепте не сказано, что ложки должны быть с «горкой» или нет, по умолчанию берется ложка с «горкой».

Если вы хотите отмерить небольшое количество жидкости, то в столовой ложке помещается 15 мл жидкости (десертной — 10).
Сколько грамм в чайной ложке (с горкой, без горки)
В случае, если вес маленький, можно использовать чайные ложки.
Примерный вес продуктов в чайной ложке:

В варианте «с горкой» вес увеличивается на 1-3 грамма. Зная эти цифры, можно легко добавить нужное количество ингредиента, если в рецепте оно указано в граммах.
Объем чайной ложки примерно 5 миллилитров (десертной – 10).
Сколько грамм в стакане
В обыкновенном граненом стакане может быть 200 мл (гр) и 250.

В зависимости от вида ингредиента их вес или объем в стакане будет различным.
Для того чтобы правильно определить количество, вам поможет следующая таблица:

Конечно, старинный граненый стакан в наши дни найти достаточно трудно. Но есть множество мерных емкостей, на которых уже нанесена разметка (причем для разных продуктов). С их помощью можно взять точное количество того или иного продукта.

Такие емкости не трудно купить, их удобно использовать и легко хранить.
Сколько грамм в щепотке
Часто ли вы слышали или читали выражение «добавить щепотку…..» неважно чего. Что же такое щепотка? Это очень приблизительное понятие, потому что мы все разные с физиологической точки зрения. Щепотка маленькой хрупкой женщины несоизмерима со щепоткой гиганта-мужчины.
Аналогом щепотки может считаться выражение «на кончике ножа». Обычно слово «щепотка» используют, чтобы указать количество очень ярких приправ, например, перца чили или ванилина. Согласитесь, что посыпав перца более чем щепотка, можно навлечь на себя гнев со стороны ваших родственников, особенно тех, кто не любит острые блюда.
Вы можете распечатать таблицу, оформить ее в рамку и повесить на кухне.
Например, вот такую:

И она станет не только вашим помощником, но и красивым элементом дизайна кухни.
Кулинария – не застывшая наука, конечно, при приготовлении стоит следовать указанным пропорциям, но ошибка в 2-3 грамма в ту или иную сторону чаща всего не приведет к катастрофическим и неисправимым последствиям.
Надеемся, что наши таблицы помогут вам создавать великие кулинарные шедевры!
kopilpremudrosti.ru
Сколько граммов в чайной ложке: как отмерить нужное количество
Ирина Камшилина
Готовить для кого-то гораздо приятней, чем для себя))
Каждая хозяйка, пытаясь воспользоваться рецептом, сталкивается с тем, что доза продуктов указывается в граммах. Надо знать количество соли, соды, сахарного песка, корицы или других веществ в одном стакане, чайной или столовой ложке, с горкой или без. Вес зависит от конкретного типа продукта и значительно варьируется.
Статьи по темеСколько мг в чайной ложке
Неправильные пропорции могут изменить вкус блюда в худшую сторону, поэтому вопрос количества продуктов актуален всегда. Такие вещества, как соль, приправы, сода или разрыхлитель в излишне большом количестве способны сделать пищу непригодной для употребления. Специальные весы, которыми можно определить объем чайной ложки в граммах или мерные стаканчики есть не на каждой кухне. Кроме того, многие рецепты содержат инструкцию со списком ингредиентов в граммах, ведь это стандартная мера.
Узнать количество разных веществ можно из таблицы:
Название вещества | Сколько граммов в одной чайной ложке |
Крупа саго | 6 |
Сгущенка | 11 |
Овсяная крупа | 5 |
Фасоль | 11 |
Сода | 12 |
Мед жидкий | 10 |
Гречка | 8 |
Желатин в порошке | 5 |
Геркулес | 6 |
Соль «Экстра» | 8 |
Лущеный горох | 10 |
Панировочные сухари | 6 |
Крупа ячневая | 6 |
Рис | 8 |
Мак | 5 |
Крупа кукурузная | 6 |
Орехи | 10 |
Крупа пшеничная | 6 |
Чечевица | 7 |
Манная крупа | 7 |
Перловка | 8 |
Сахарная пудра | 10 |
Мука ржаная/пшеничная | 8 |
Сахар | 8 |
Томатная паста | 10 |
Вода | 5 |
Соль крупная | 10 |
Варенье/джем | 5 |
Хлопья кукурузные | 2 |
Очищенный арахис | 8 |
Сухие дрожжи | 5 |
Кислота лимонная | 8 |
Кофе молотый зерновой | 8 |
Сырые дрожжи | 15 |
Сливочное масло | 6 |
Сушеные грибы | 4 |
Сметана | 6 |
Яичный порошок | 6 |
Крахмал картофельный | 6 |
Креатин | 5 |
Молотый перец | 6 |
Уксус | 6 |
Молотая корица | 8 |
Какао | 9 |
Сухое молоко | 5 |
Маргарин | 5 |
Растительное масло | 6 |
Изюм | 7 |
Протеин сухой | 5 |
Горчица порошок | 4 |
Творог | 10 |
Икра | 7 |
Масло оливковое | 5 |
Сколько соли в чайной ложке
Этот продукт чаще других используется в кулинарии. Не переборщить с солью очень важно: избыток ее приводит блюдо в непригодность. В таблице выше указано, что соли в чайной ложке 7 граммов. Если взвесить объем с горкой, получится 10 граммов. Мелкая соль «Экстра» легче крупной поваренной, поэтому в одной ложке поместится до 8 г (с горкой). Очень важно учитывать это, когда собираетесь что-то приготовить, ведь без простейшего консервирующего вещества можно только сварить джем или варенье.


Сахара
Еще одним популярным компонентом разнообразных блюд является сахарный песок. Стоит отметить, что он используется не только для напитков и десертов, но и необычных гарниров, рыбы, мяса, соусов, молочных каш. Сахара в чайной ложке в граммах всего 5 г, если взять без горки, и 7 г, если взвесить объем с горкой. Важно, чтобы это вещество использовалось в меру, чтобы блюдо не было приторным или, наоборот, пресным.
Меда
Удивительный продукт пчеловодства славится не только отменным вкусом, но и полезными свойствами. Чтобы не испортить медом десерт, соус, напиток, или маринад, важно знать о пропорциях этого вещества. Меда в чайной ложке помещается 9 г, при условии, что он свежий и жидкий. Удельный вес закристаллизованного продукта будет другим: надо корректировать рецепт. Точно узнать, сколько граммов в чайной ложке продукта конкретного вида, можно из специальных таблиц, но лучше взвесить засахарившуюся сладость.
Сухих дрожжей
Редко можно встретить хозяйку, которая не баловала бы свою семью выпечкой. Секрет вкусных пирогов – правильно приготовленное тесто, которое содержит дрожжи. Большинство современных женщин используют быстрый вариант этого продукта – сухой порошок. Дрожжей в чайной ложке содержится 3-5 г, если взвесить их на специальных весах. Конкретное количество зависит от того, с горкой отмерить вещество или без.


Лимонной кислоты
Многие не знают о том, как широко применяется это вещество. Кислота лимонная добавляется в десерты, напитки, муссы, маринады к мясу, соусы, супы. Небольшое количество придает свежий оригинальный вкус блюду, но если добавить слишком много этого вещества, то можно все безвозвратно испортить. Стоит помнить пропорцию и строго соблюдать ее: лимонной кислоты в чайной ложке помещается 5 г. Нужное количество данного вещества – секрет успешной консервации и приготовления изысканных блюд.
Кофе
Чтобы любимый напиток получился ароматным и вкусным, нужно знать точное количество кофе. Рассчитывают его для растворимого и натурального молотого. Вес чайной ложки вещества зависит от вида продукта. Натурального молотого кофе в чайной ложке в граммах – 8. По профессиональным рецептам готовить напиток без точных пропорций сложно, поэтому нужно запомнить их. Если взвесить растворимый кофе такого же объема, то получится не более 6 г, ведь он гораздо легче молотого зернового.
Соды
Это вещество широко применяется для приготовления блинов, оладьей, пирогов и прочего. Сода с каплей уксуса заменяет промышленный разрыхлитель, помогая тесту подняться, стать более пышным и воздушным. Если взять слишком много соды, готовое блюдо будет иметь неприятный привкус этого вещества, что сделает его невкусным. Кроме кулинарии этот продукт применяют для приготовления домашних лекарств, поэтому важно знать точно, сколько граммов соды в чайной ложке. Если отмерить ее без горки, выйдет 7 г, а с горочкой – около 12.
Масла
Современные гипермаркеты предлагают покупателям оливковое, подсолнечное, кукурузное и много других сортов масла. Каждый отдельный вид имеет свои особенности и химический состав. Используют масло для приготовления первых блюд, десертов, мяса, выпечки. Не стоит добавлять этого вещества больше нормы, важно соблюдать пропорции для получения не слишком жирной, полезной пищи. Сколько масла в чайной ложке, зависит от конкретного вида. Средний показатель – 6 г.


Сметаны
Самый популярный кисломолочный продукт – это сметана. Ее широко применяют при подаче блинов, борща, добавляют в кондитерские кремы, соусы. Сметаны в чайной ложке помещается 9 г, если состав включает 30% жиров. Пропорция не распространяется на многочисленные сметанки и прочие заменители натурального продукта. Стоит внимательно выбирать перед покупкой натуральную вкусную сметану.
Сколько граммов муки в чайной ложке
Некоторые ошибочно считают, что мука нужна только для выпечки. Однако без нее не обходится большинство соусов, кремы для тортов, пирожных, многие мясные блюда. Пропорции ее также важно знать, например, чтобы тесто не получилось слишком густым. Сколько муки в чайной ложке? Если зачерпнуть ее с горкой, то получится 5 г, 4 г – без горочки. Стоит отметить, что гречневая, кукурузная, пшеничная мука имеют одинаковый удельный вес.
Видео
 Таблица мер продуктов в граммах/Мука Сахар Соль
Таблица мер продуктов в граммах/Мука Сахар Соль
Статья обновлена: 13.05.2019
sovets.net
Масса продуктов в столовой и чайной ложках в граммах
Сколько грамм в столовой ложке, в чайной ложке и в стакане
Вода — 250 грамм в стакане, 15 грамм в столовой ложке и 5 грамм в чайной ложке.
Горох — 170 грамм в стакане.
Изюм — 155 грамм в стакане, 25 грамм в столовой ложке.
Какао-порошок — 25 грамм в столовой ложке, 9 грамм в чайной ложке.
Корица молотая — 20 грамм в столовой ложке и 8 грамм в чайной ложке.
Кофе молотый — 20 грамм в столовой ложке, 7 грамм в чайной ложке.
Крахмал — 150 грамм в стакане, 30 грамм в столовой ложке и 10 грамм в чайной ложке.
Крупа гречневая (гречка) — 165 грамм в стакане.
Крупа манная (манка) — 190 грамм в стакане.
Ликёр — 20 грамм в столовой ложке и 7 грамм в чайной ложке.
Лимонная кислота — 20 грамм в столовой ложке и 5 грамм в чайной ложке.
Мак — 135 грамм в стакане, 15 грамм в чайной ложке.
Мед (уд. вес 1,3) — 325 грамм в стакане, 30 грамм в столовой ложке.
Молоко сгущенное — 30 грамм в столовой ложке и 12 грамм в чайной ложке.
Молоко сухое — 100 грамм в стакане, 20 грамм в столовой ложке и 12 грамм в чайной ложке.
Молоко цельное — 204 грамм в стакане, 14 грамм в столовой ложке и 5 грамм в чайной ложке.
Молотый перец — 5 грамм в чайной ложке.
Мука пшеничная — 130 грамм в стакане, 30 грамм в столовой ложке.
Орехи — 170 грамм в стакане, 30 грамм в столовой ложке и 10 грамм в чайной ложке.
Пшено — 200 грамм в стакане.
Растительное масло — 230 грамм в стакане, 20 грамм в столовой ложке и 5 грамм в чайной ложке.
Рис — 180 грамм в стакане.
Сахарный песок — 200 грамм в стакане, 25 грамм в столовой ложке и 10 грамм в чайной ложке.
Сливки — 200 грамм в стакане, 14 грамм в столовой ложке и 5 грамм в чайной ложке.
Сливочное масло — 17 грамм в столовой ложке и 5 грамм в чайной ложке.
Сметана — 210 грамм в стакане, 25 грамм в столовой ложке.
Сода пищевая — 28 грамм в столовой ложке и 12 грамм в чайной ложке.
Соль — 325 грамм в стакане, 30 грамм в столовой ложке и 10 грамм в чайной ложке.
Томат-пюре — 190 грамм в стакане, 25 грамм в столовой ложке и 5 грамм в чайной ложке.
Уксус — 250 грамм в стакане, 15 грамм в столовой ложке и 5 грамм в чайной ложке.
Фасоль — 190 грамм в стакане.
Хлопья овсяные — 80 грамм в стакане.
Средняя:Ваша оценка: Пусто Средняя: 4.7 (633 голоса)
rutxt.ru
Сколько грамм в столовой ложке: таблица для разных продуктов

Чтобы точно определить, сколько грамм в столовой ложке сыпучих, твердых, или жидких пищевых ингредиентов, следует иметь под рукой специальную таблицу, в которой указаны весовые значения самых популярных продуктов, чаще других использующихся при приготовлении пищи.
Для приготовления вкусных и полезных блюд требуется не только использовать качественные продукты, но и точно соблюдать соотношение ингредиентов. Но не на всякой домашней кухне есть специальные весы. Быстрее и проще использовать в качестве мерной посуды обычные приборы для сервировки стола, например, столовую ложку.
Таблица соответствия мер
Все рецепты, которые печатаются в кулинарных книгах или на сайтах, посвященных кулинарии, содержат информацию о весовом соотношении использующихся ингредиентов. Разные продукты можно быстро измерить обычными столовыми или чайными ложками, зная, какой объем того или иного пищевого продукта вмещает такой столовый прибор.
Такая полезная памятка должна висеть на кухне у каждой хозяйке, помогая ей быстро отмеривать точное количество тех или иных продуктов. Это позволит ускорить приготовление завтраков, обедов и ужинов и улучшит их вкусовые качества. Зная точно, сколько весит тот или иной вид продуктов в столовой ложке, даже начинающий повар никогда не ошибется в дозировке.
Разные продукты имеют разную плотность и разную наполняемость, что отражается и на их весе. Столовая ложка с давних пор является универсальной мерой для определения весового объема, которая по точности измерения не уступает весам. Все сыпучие ингредиенты рассчитываются с учетом естественной горки, которая набирается при нормальном наполнении ложки.
Таблица весового соотношения для столовой ложки
| Название продуктов | Вес с горочкой в г | Вес без горочки в г |
| Мука пшеничная | 30 | 20 |
| Сахар | 25 | 20 |
| Сахарная пудра | 28 | 22 |
| Соль экстра | 28 | 22 |
| Каменная соль | 30 | 25 |
| Пищевая сода | 28 | 22 |
| Сухие дрожжи | 11 | 8 |
| Какао | 25 | 20 |
| Молотый кофе | 20 | 15 |
| Коричный порошок | 20 | 15 |
| Кристаллическая лимонная кислота | 16 | 12 |
| Рис | 18 | 15 |
| Мёд | 30 | 25 |
| Гранулированный желатин | 15 | 10 |
| Вода | 13 | — |
| Столовый уксус | 13 | — |
| Цельное молоко | 13 | — |
| Растительное масло | 12 | — |
| Растопленный маргарин | 12 | — |
интересно! Исходя из данной меры объема разных продуктов, можно быстро взвешивать нужное количество ингредиентов для приготовления рецептурного блюда. Точное соблюдение пропорций всегда положительно сказывается на вкусе и питательных качествах любого блюда.
Сколько грамм в одной столовой ложке
Не только молодым, но и опытным хозяйкам поможет взвешивать столовая ложка. Сколько грамм или мл вмещается в нее, зависит не от объема столовой ложки, который даже при разных ее формах остается одинаковым, а от типа сыпучих или жидких продуктов.
Они могут иметь разную зернистость и плотность, что сказывается на их «помещаемости» в столовой ложке. Одни компоненты блюд, такие как пшеничная мука или сахарная пудра, имеют очень мелкий помол, поэтому их в ложке вмещается больше. Однако плотность у таких продуктов не очень высокая, поэтому они в таком мерном приборе будут иметь небольшой вес.
Жидкие продукты также имеют разную плотность и вязкость, что сказывается на их весе при использовании столового прибора в качестве измерителя. Хозяйке просто нужно про это знать и брать с собой сводную мерную таблицу с использованием столовой ложки как меры веса для разных пищевых ингредиентов, включив в нее самые популярные продукты или те, которые часто используются для приготовления домашних обедов и ужинов.
Мука

Без муки невозможно приготовить выпечку, для которой требуется большое количество этого сыпучего продукта. В этом случае в качестве мерной емкости можно использовать специальный мерный стакан или чашку.
Как определить сколько грамм в столовой ложке?
Столовая ложка поможет измерить небольшое количество муки, когда нужно приготовить:
- соус;
- панировку для котлет или сырников;
- суп-пюре;
- заварной крем или другое блюдо, в которое добавляется для загущения мука.
важно! Для быстроты приготовления таких блюд и получения нужной степени вязкости требуется точно знать, сколько в ложке грамм помещается без большой горки. Объем муки или картофельного крахмала в столовой ложке будет равняться 25-30 г. Использование такого дозатора, имеющегося на каждой кухне, поможет точно и быстро отмерить муку в нужном количестве.
Манка
Полезную и вкусную манную кашу можно сварить правильно только в том случае, если соблюсти точное соотношение молока и манки. Если жидкость отмерить можно с помощью стакана, то с количеством манной крупы не всегда может точно определиться. Манка сильно разбухает в горячем молоке, и при ошибке в соотношении продуктов каша получается слишком густой и не вкусной.
Если знать, сколько гр в столовой ложке вмещается манки, то всегда можно приготовить вкусный и сытный завтрак. Достаточно запомнить, что в одной столовой ложки манки вмещается 20-25 г.
Сливочное масло

Если используется весовое сливочное масло, то приготовление блюд с его использованием существенно упростится, если знать, что в твердом виде в столовую ложку его вмещается 20 г, а в растопленном — 17. Зная, сколько грамм сливочного масла в столовой ложке, можно быстро посчитать его вес для конкретного блюда.
Подсолнечное масло
При взвешивании растительного масла таким образом следует помнить о том, что оно должно быть без осадка, иначе его вес увеличится, и нарушится соотношение ингредиентов. Также нужно помнить, что в охлажденном виде его вес уменьшается, поэтому следует взвешивать такой продукт только при достижении им комнатной температуры.
интересно! Если в рецепте указаны мл, то можно произвести расчет, посчитав соотношение количества ложек к граненому стакану. В столовой ложечке помещается 12 г маслянистого продукта.
Сахар

Этот продукт используется так же часто, как и соль. Сахар кладут в выпечку, а также в небольшом количестве добавляют для придания пикантности и подчеркивания яркости вкусовых ощущений в разные блюда:
- салаты;
- заправки;
- заливки;
- соленья и заготовки;
- вторые блюда;
- морсы и иные напитки.
Всегда помнить, сколько грамм сахара в столовой ложке, поможет таблица из кулинарной книги или тематических интернет-ресурсов. Следует помнить, что сахар хорошо впитывает воду и увеличивает свою плотность, что приводит к уменьшению его объема при том же весе.
Соль
Практически все блюда в процессе приготовления приходится солить. Точное соотношение соли к объему блюда позволит создать яркую вкусовую гамму, избежав недосола и пересола пищи. При взвешивании такого продукта следует помнить о том, что он имеет тяжелый удельный вес.
В одной столовой ложке в сухом виде ее вмещается 25-30 г. Вес соли может отличаться в зависимости от помола, который бывает 1-го или 2-го типа. Если ложка черпает ее с большой горкой, то вес соли тогда достигает 30-35 г.
Мёд
В отличие от других тягучих продуктов, мед отличается тяжелым весом. В столовой ложке его вес составляет 40 г. Для точного определения веса засахарившийся мед следует растопить на водяной бане. Это упростит расчет количества его веса при приготовлении кондитерских изделий и иных блюд, требующих его использования.
интересно! Мёд – это один из немногих продуктов, который всегда измеряется только ложками, так как при взвешивании на весах он остается на стенках посуды, которая ставится на весовую платформу.
Уксус
Уксус кладут в соусы и салатные заправки, при приготовлении маринадов и овощных консервов, а также для гашения соды при приготовлении теста. В одной столовой ложке его вмещается 10 г. При проведении измерений нужно обращать внимание на концентрацию этого продукта, которая может составлять от 6 до 9 %.
Другие продукты
Измерение веса ингредиентов при приготовлении пищи при помощи столовой ложки позволит начинающим и опытным хозяйкам создавать не только вкусные, но и полезные блюда. Измерить при помощи такого столового прибора можно и другие продукты, зная, что в него входит с горкой:
- какао – 30 г;
- желатина в гранулах – 15 г;
- воды – 12 г;
- риса – 17 г;
- высушенных дрожжей- 11 г;
- кофе среднего помола – 20 г;
- молока коровьего – 13 г;
- корицы в порошке– 20 г;
- молотых орехов — 12 г;
- сухой травы, чая — 6 г;
- сырой травы — 10 г.
Хозяйки могут составить собственную таблицу объема разных пищевых ингредиентов, используя соотношение стаканов и ложек, написав, сколько последних помещается в стакане. Зная объем большой стеклянной тары и количество входящих в нее ложек, можно точно произвести расчет соотношения тех или иных пищевых составляющих конкретного рецепта.
Секреты взвешивания продуктов без весов
Приготовить вкусную еду будет легче без использования кухонных весов, зная средний вес ряда продуктов. Показатели следующие:
- небольшое куриное яйцо – 50-55 г;
- желток – 15 г;
- белок – 35 г;
- обычное куриное яйцо– 55-65 г;
- большое куриное яйцо – 65-70 г;
- средний клубень картошки – 150-200 г;
- средняя луковица – 150 г;
- чесночный зубчик небольшого размера – 5 г.
совет! Всю эту полезную информацию можно красиво оформить и повесить на своей кухне для удобства использования в процессе приготовления пищи.
Заключение
При использовании столовых приборов для расчета веса ингредиентов, указанных в рецепте, стоит учитывать, что объем стаканов и ложек может немного разниться в зависимости от их форм и размеров, поэтому в них может помещаться разное количество продуктов. Если требуется делать точные расчеты, можно приобрести кулинарные мерные чаши и весы в специализированных магазинах.
источник: adella.ru
slavikap.livejournal.com

 Каждый членик (проглоттид) бычьего цепня включает в себя мужские и женские половые органы. Голова (сколекс) расположена в центре на фото
Каждый членик (проглоттид) бычьего цепня включает в себя мужские и женские половые органы. Голова (сколекс) расположена в центре на фото









 Проглоттиды, которые находятся в кишечнике животного либо человека, выходят наружу с каловыми массами. В каждом сегменте червя может находиться до 120 тысяч яиц, из которого быстро вылупливаются личинки паразитов.
Проглоттиды, которые находятся в кишечнике животного либо человека, выходят наружу с каловыми массами. В каждом сегменте червя может находиться до 120 тысяч яиц, из которого быстро вылупливаются личинки паразитов.
 Черви могут способствовать развитию язвы двенадцатиперстной кишки или возникновению желчных колик. Непроходимость кишечника может возникать тогда, когда червь свернулся в клубок, в этом случае каловые массы не могут выйти наружу, возникает сильная, схваткообразная боль в животе. В это время человек думает о расстройствах пищеварения, начинает прием специальных препаратов, однако они оказываются бессильны.
Черви могут способствовать развитию язвы двенадцатиперстной кишки или возникновению желчных колик. Непроходимость кишечника может возникать тогда, когда червь свернулся в клубок, в этом случае каловые массы не могут выйти наружу, возникает сильная, схваткообразная боль в животе. В это время человек думает о расстройствах пищеварения, начинает прием специальных препаратов, однако они оказываются бессильны. Черви воздействуют на организм механическим путем, а именно с помощью присосок крепятся к стенкам кишечника, из-за высокой активности члеников способны долгое время перемещаться по кишечнику.
Черви воздействуют на организм механическим путем, а именно с помощью присосок крепятся к стенкам кишечника, из-за высокой активности члеников способны долгое время перемещаться по кишечнику.

 Бычий цепень боится некоторых трав и продуктов питания, употребление которых может вызвать скорейший выход паразитов из кишечника. Так как избавиться от бычьего цепня можно с помощью народных средств, лучше перед этим проконсультироваться с врачом и сдать анализы после лечения.
Бычий цепень боится некоторых трав и продуктов питания, употребление которых может вызвать скорейший выход паразитов из кишечника. Так как избавиться от бычьего цепня можно с помощью народных средств, лучше перед этим проконсультироваться с врачом и сдать анализы после лечения.
 Метод копрологического анализа (анализа кала) на яйца глист, который эффективен для большинства гельминтозов, не выявляет яйца солитера. Это происходит потому, что членики выходят из анального отверстия и только снаружи выделяют яйца.
Метод копрологического анализа (анализа кала) на яйца глист, который эффективен для большинства гельминтозов, не выявляет яйца солитера. Это происходит потому, что членики выходят из анального отверстия и только снаружи выделяют яйца.





 Заражение (инвазия) бычьим цепнем получило название тениаринхоз. Эта разновидность гельминтоза может иметь острую или хроническую форму. Длина бычьего цепня нередко достигает от 8 до 11 метров в длину. Они паразитируют в человеческом организме в течение длительного времени, доставляя вред своему хозяину.
Заражение (инвазия) бычьим цепнем получило название тениаринхоз. Эта разновидность гельминтоза может иметь острую или хроническую форму. Длина бычьего цепня нередко достигает от 8 до 11 метров в длину. Они паразитируют в человеческом организме в течение длительного времени, доставляя вред своему хозяину. Эти паразитические черви (как и глисты) свободно передвигаются в теле основного хозяина, выползая из кишечника в количестве от 6 до 7 штук. Тело бычьего цепня имеет членистое строение с головкой и большую длину. Развитие и зарождение заболевания всегда происходит по одной и той же схеме. Финны проникают в пищеварительный тракт. В этом им помогает желудочный и кишечный сок, а также желчь.
Эти паразитические черви (как и глисты) свободно передвигаются в теле основного хозяина, выползая из кишечника в количестве от 6 до 7 штук. Тело бычьего цепня имеет членистое строение с головкой и большую длину. Развитие и зарождение заболевания всегда происходит по одной и той же схеме. Финны проникают в пищеварительный тракт. В этом им помогает желудочный и кишечный сок, а также желчь.





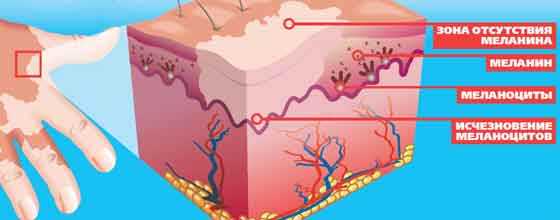
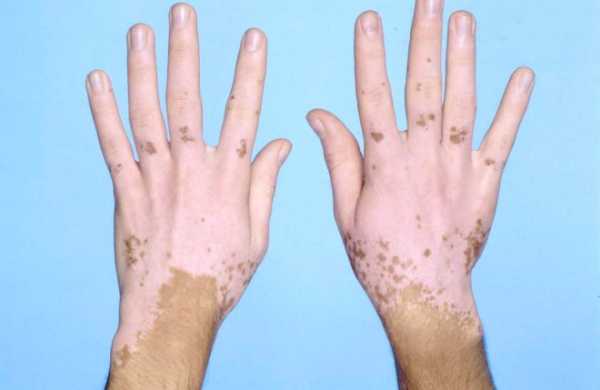
 Хронические болезни тяжело поддаются терапии традиционными методами. Витилиго поражает эпидермис. Имеет свойство возникать из-за генетической предрасположенности. Традиционная медицина не оказывает необходимого терапевтического эффекта. Поэтому пациенты предпочитают выбирать лечение с помощью народных методов.
Хронические болезни тяжело поддаются терапии традиционными методами. Витилиго поражает эпидермис. Имеет свойство возникать из-за генетической предрасположенности. Традиционная медицина не оказывает необходимого терапевтического эффекта. Поэтому пациенты предпочитают выбирать лечение с помощью народных методов.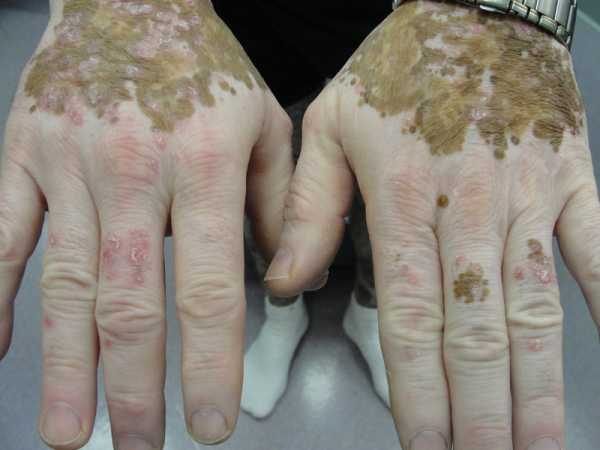 Главные признаки развития патологии:
Главные признаки развития патологии:




 Популярные рецепты:
Популярные рецепты:














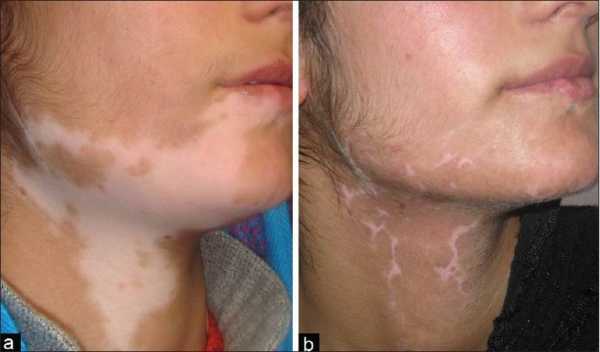

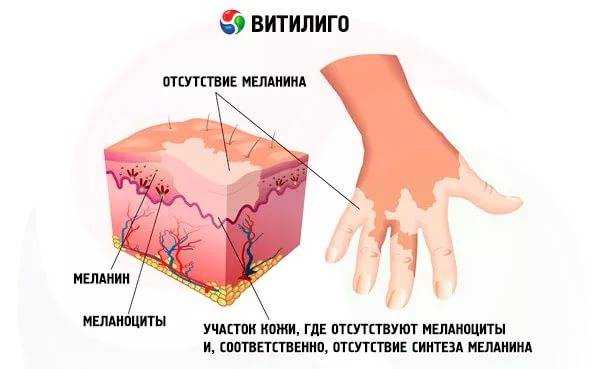





















































 Защита.
Защита.
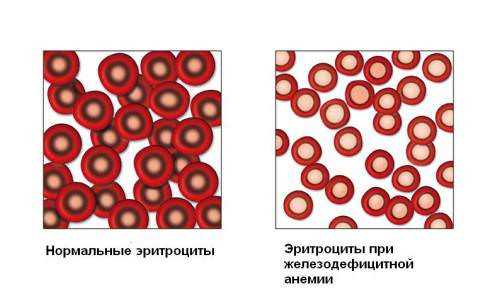
 Причин повышения эритроцитов немало
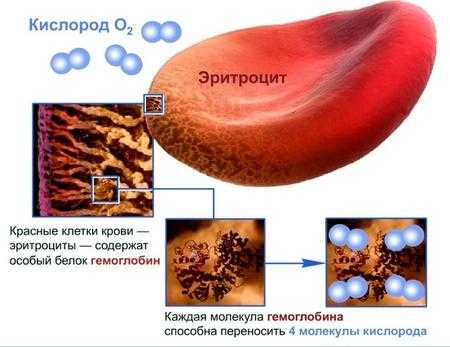
Причин повышения эритроцитов немало Высокое содержание эритроцитов — это симптом
Высокое содержание эритроцитов — это симптом Эритроцитоз у женщины
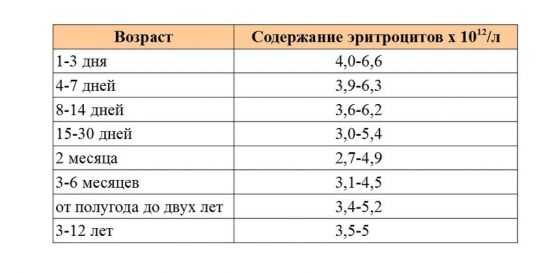
Эритроцитоз у женщины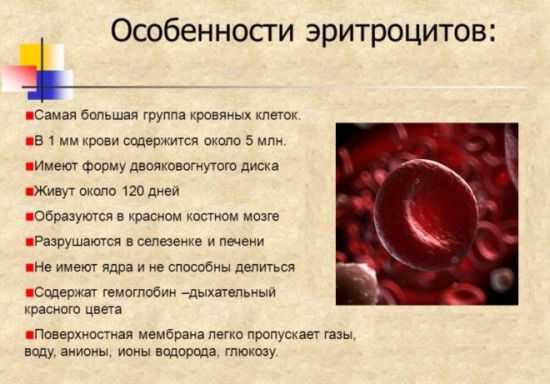






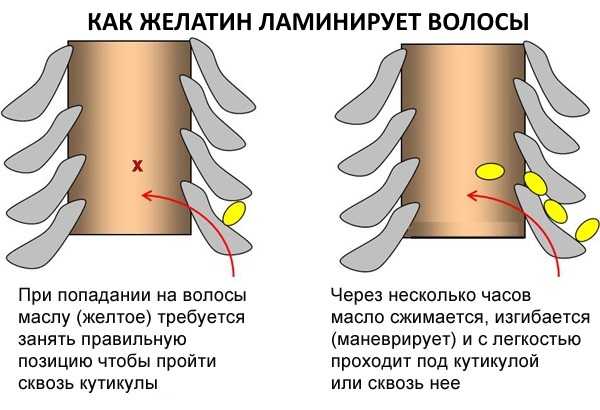
 Ламинированием называется процедура по уходу за волосами, после которой их внешний вид становится гораздо лучше. Уникальностью такой процедуры можно назвать то, что она воздействует на каждый локон по отдельности. Проводится ламинирование волос для восстановления блеска и красивого внешнего вида локонов. Кроме того, при регулярном использовании этих процедур удается снизить воздействие от солнечных и ультрафиолетовых лучей.
Ламинированием называется процедура по уходу за волосами, после которой их внешний вид становится гораздо лучше. Уникальностью такой процедуры можно назвать то, что она воздействует на каждый локон по отдельности. Проводится ламинирование волос для восстановления блеска и красивого внешнего вида локонов. Кроме того, при регулярном использовании этих процедур удается снизить воздействие от солнечных и ультрафиолетовых лучей. Домашнее ламинирование желатином. Фото до и после
Домашнее ламинирование желатином. Фото до и после Ламинирование волос желатином. Фото до и после
Ламинирование волос желатином. Фото до и после Результат ламинирования с помощью желатина
Результат ламинирования с помощью желатина Фото до и после процедуры ламинирования желатином
Фото до и после процедуры ламинирования желатином


 Женщины в основном воспринимают ламинирование волос в качестве дорогой салонной процедуры. Однако мало кто знает, что ламинирование волос в домашних условиях желатином способно тоже быть эффективным. На самом деле, желатин является прекрасной и практически бесплатной альтернативой салонного ухода. Процедура при этом не отнимает много времени, а результат поразит даже скептически настроенных дам.
Женщины в основном воспринимают ламинирование волос в качестве дорогой салонной процедуры. Однако мало кто знает, что ламинирование волос в домашних условиях желатином способно тоже быть эффективным. На самом деле, желатин является прекрасной и практически бесплатной альтернативой салонного ухода. Процедура при этом не отнимает много времени, а результат поразит даже скептически настроенных дам. Желатин содержит в себе натуральный протеин, коллаген, пищевые волокна, аминокислоты, витамины, целлюлозу, микроэлементы, которые необходимы для восстановления волос. При воздействии желатина вещества, входящие в его состав, впитываются, улучшая структуру каждого волоска на голове.
Желатин содержит в себе натуральный протеин, коллаген, пищевые волокна, аминокислоты, витамины, целлюлозу, микроэлементы, которые необходимы для восстановления волос. При воздействии желатина вещества, входящие в его состав, впитываются, улучшая структуру каждого волоска на голове. Взять 15 грамм или одну столовую ложку желатина, высыпать в кастрюлю, налить 3 столовые ложки слегка тёплого кипятка. Все ингредиенты тщательно перемешать. Емкость сверху накрыть крышкой, оставить в таком положении на 20 минут, чтобы желатин разбух. Если по истечении этого времени в составе остались комочки, которые не размешиваются, смесь надо нагреть, чтобы они полностью растворились. При этом надо следить за тем, чтобы состав не закипел, так как он после этого потеряет все свои свойства, а также может пригореть.
Взять 15 грамм или одну столовую ложку желатина, высыпать в кастрюлю, налить 3 столовые ложки слегка тёплого кипятка. Все ингредиенты тщательно перемешать. Емкость сверху накрыть крышкой, оставить в таком положении на 20 минут, чтобы желатин разбух. Если по истечении этого времени в составе остались комочки, которые не размешиваются, смесь надо нагреть, чтобы они полностью растворились. При этом надо следить за тем, чтобы состав не закипел, так как он после этого потеряет все свои свойства, а также может пригореть.






 Простой заключается в следующем:
Простой заключается в следующем: Использовать шампунь не целесообразно, поскольку он смоет большую часть желатиновой маски.
Использовать шампунь не целесообразно, поскольку он смоет большую часть желатиновой маски.


 Этот ингредиент удивительным образом напитает и увлажнит волосы. Брюнеткам и шатенкам морковный сок принесет еще один сюрприз, а именно сделает оттенок волос ярче и насыщеннее.
Этот ингредиент удивительным образом напитает и увлажнит волосы. Брюнеткам и шатенкам морковный сок принесет еще один сюрприз, а именно сделает оттенок волос ярче и насыщеннее.





























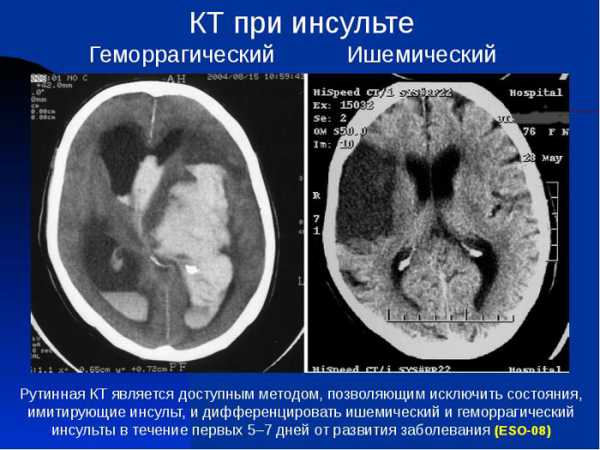
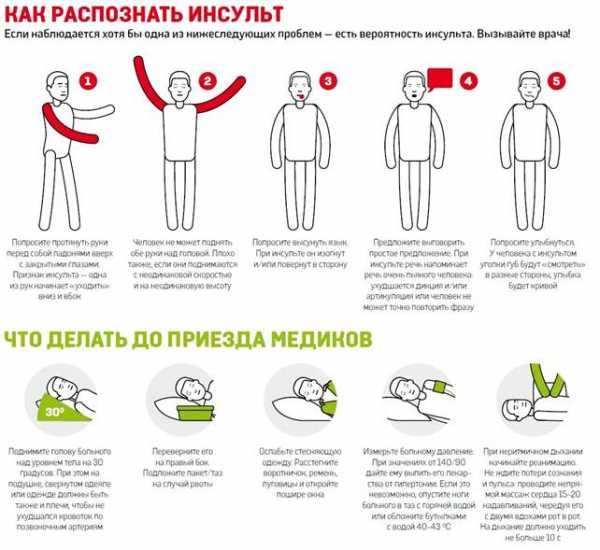
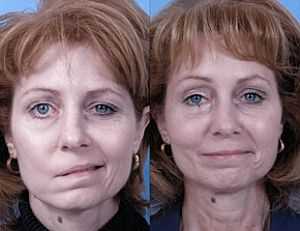
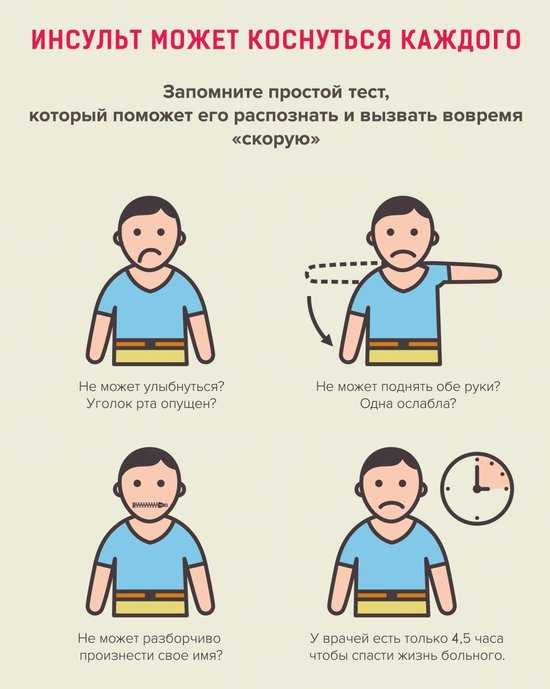
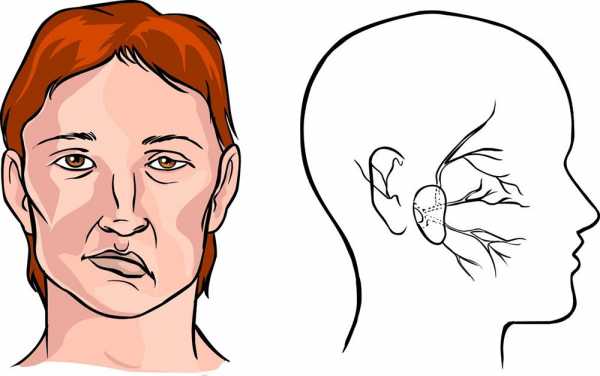
 Если знать, как распознать тяжелый инсульт, можно существенно повысить шансы близкого человека на сохранение жизни и максимальное восстановление утраченных функций. Перечисленные проявления невозможно не заметить, реагировать надо моментально. Даже если пациент в сознании, нельзя допускать, чтобы он переносил инсульт на ногах. Столь халатное отношение к здоровью может привести к развитию серьезных осложнений.
Если знать, как распознать тяжелый инсульт, можно существенно повысить шансы близкого человека на сохранение жизни и максимальное восстановление утраченных функций. Перечисленные проявления невозможно не заметить, реагировать надо моментально. Даже если пациент в сознании, нельзя допускать, чтобы он переносил инсульт на ногах. Столь халатное отношение к здоровью может привести к развитию серьезных осложнений.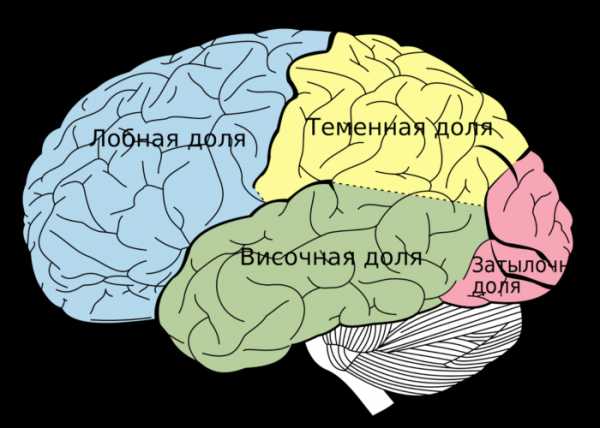



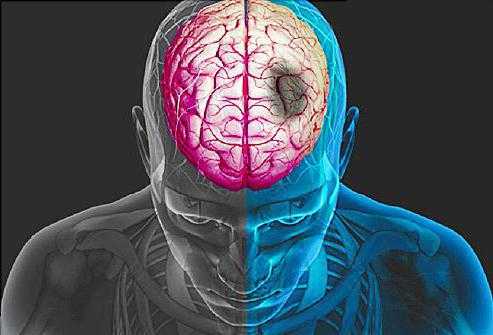
 Тяжелая форма инсульта может проявляться расстройством сознания, вплоть до комы.
Тяжелая форма инсульта может проявляться расстройством сознания, вплоть до комы.

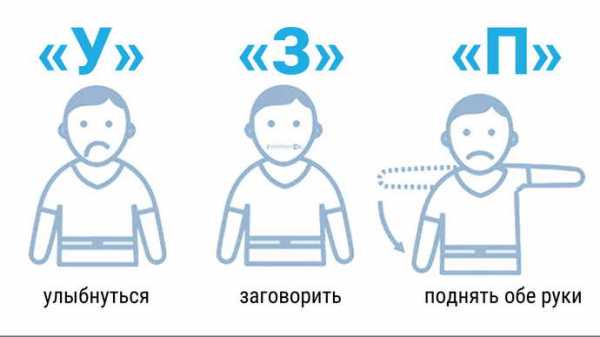 Самые первые признаки инсульта — это некие флажки, при появлении которых стоит бить тревогу, поскольку при несвоевременно оказанной помощи состояние больного резко ухудшается и вместо легких последствий у него могут развиться опасные осложнения в виде полного паралича, комы и нарушения жизненно важных функций.
Самые первые признаки инсульта — это некие флажки, при появлении которых стоит бить тревогу, поскольку при несвоевременно оказанной помощи состояние больного резко ухудшается и вместо легких последствий у него могут развиться опасные осложнения в виде полного паралича, комы и нарушения жизненно важных функций. Симптомы инсульта у женщин имеют несколько иное проявление, поскольку зачастую, еще за несколько дней до происшествия, организм женщины начинает предупреждать о возможном заболевании.
Симптомы инсульта у женщин имеют несколько иное проявление, поскольку зачастую, еще за несколько дней до происшествия, организм женщины начинает предупреждать о возможном заболевании.

 Важно вовремя распознать инсульт.
Важно вовремя распознать инсульт.









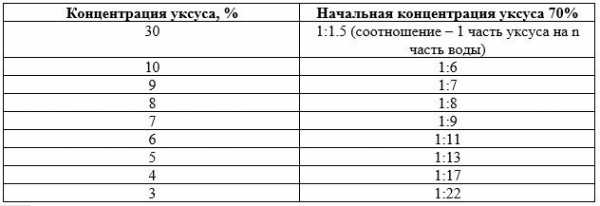



 Уксусная эссенция – это раствор уксусной кислоты концентрацией 70 или 80%. Её производят промышленным способом с помощью процесса брожения из спиртовых растворов. Широко применяют в производстве и домашнем хозяйстве. Хозяйки используют эссенцию для консервирования, приготовления маринадов. Однако, столь концентрированный раствор уксусной кислоты достаточно редко применяется для приготовления пищи. Чаще всего речь идет о столовом уксусе, который имеет гораздо более низкую концентрацию. Как из 70 уксуса сделать 9 процентный раствор?
Уксусная эссенция – это раствор уксусной кислоты концентрацией 70 или 80%. Её производят промышленным способом с помощью процесса брожения из спиртовых растворов. Широко применяют в производстве и домашнем хозяйстве. Хозяйки используют эссенцию для консервирования, приготовления маринадов. Однако, столь концентрированный раствор уксусной кислоты достаточно редко применяется для приготовления пищи. Чаще всего речь идет о столовом уксусе, который имеет гораздо более низкую концентрацию. Как из 70 уксуса сделать 9 процентный раствор?






 нарушения гормонального фона
нарушения гормонального фона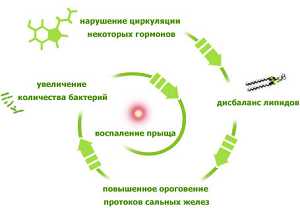 поликистоз яичников
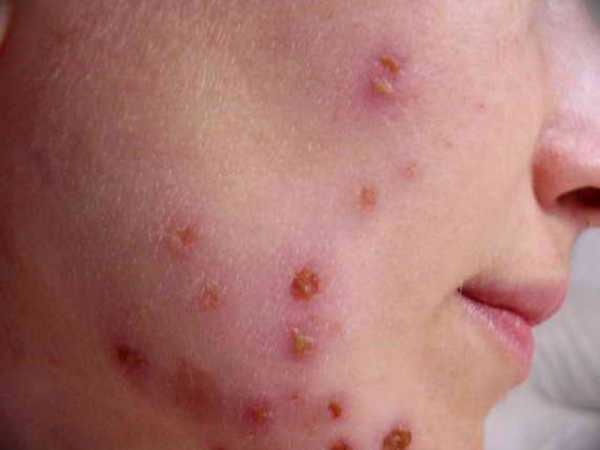
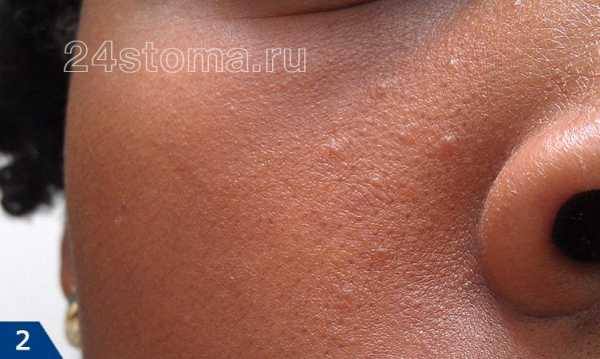
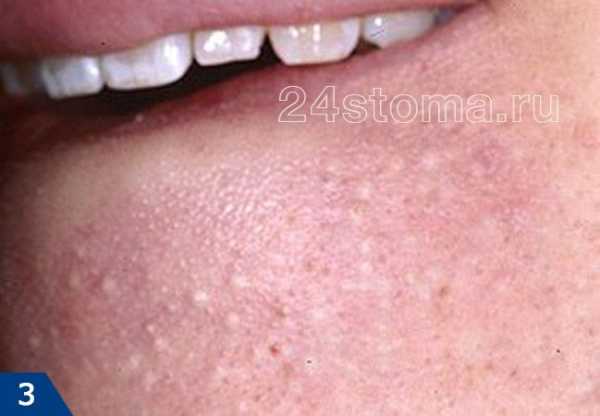
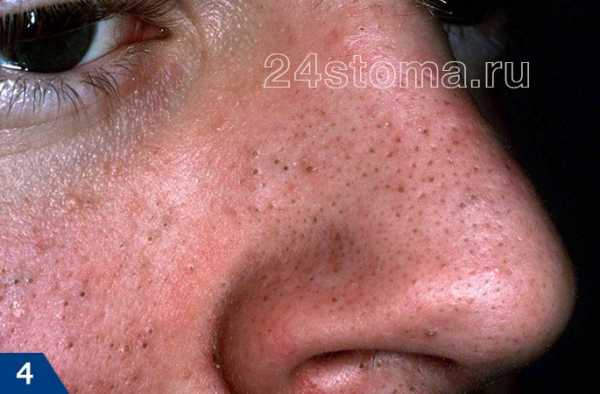
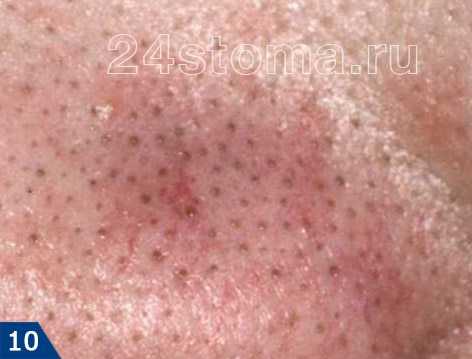
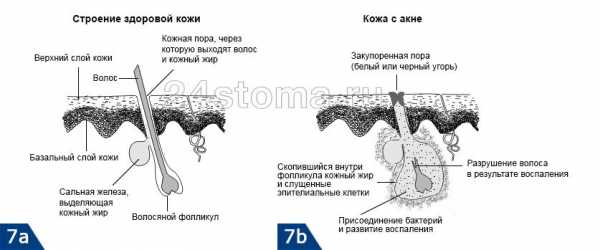
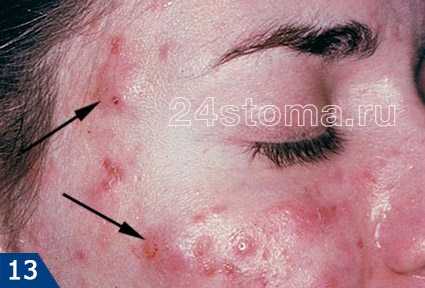
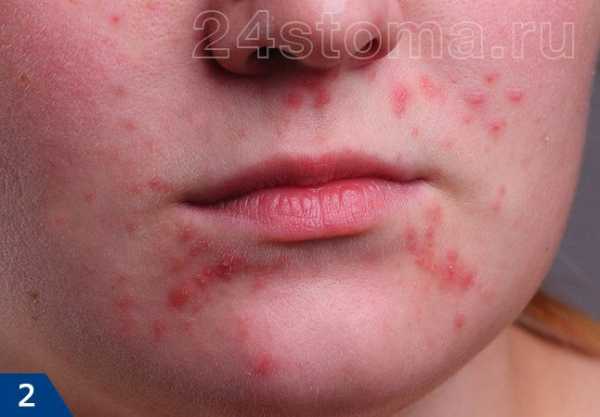
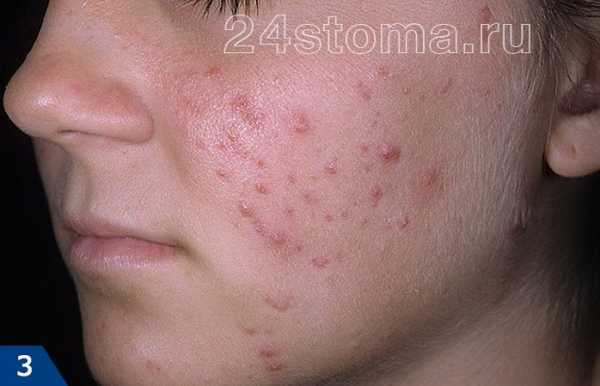
поликистоз яичников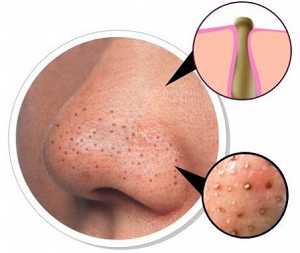 Угревая сыпь появляется на лице в виде комедонов — сгустка кожного сала и отмерших клеток в волосяном фолликуле.
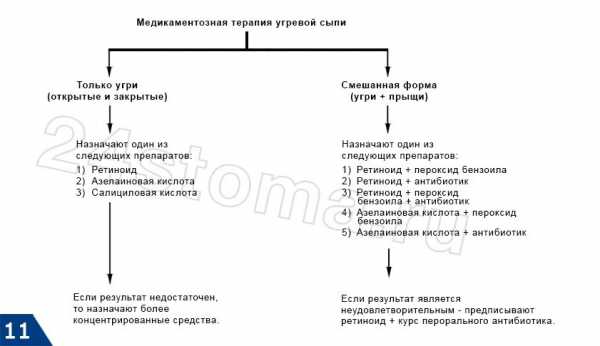
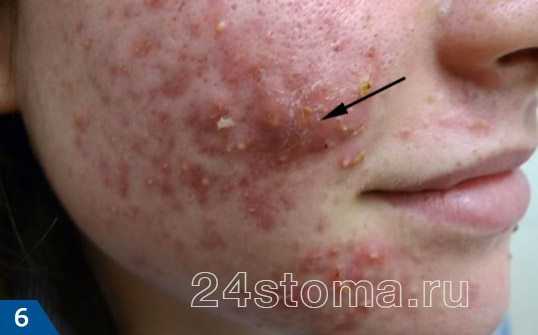
Угревая сыпь появляется на лице в виде комедонов — сгустка кожного сала и отмерших клеток в волосяном фолликуле. Как лечить угревую сыпь на лице? Современная медицина предлагает немало средств от угревой сыпи на лице. В зависимости от стадии заболевания применяются всевозможные лекарства от угревой сыпи на лице — кремы, мази, таблетки, гели, лосьоны.
Как лечить угревую сыпь на лице? Современная медицина предлагает немало средств от угревой сыпи на лице. В зависимости от стадии заболевания применяются всевозможные лекарства от угревой сыпи на лице — кремы, мази, таблетки, гели, лосьоны. В первую очередь применяют препарат от угревой сыпи для лица — бензоил пероксид (OXY5, OXY10). Это антибактериальный препарат, но в отличие от антибиотиков, он напрямую воздействует на анаэробные бактерии, находящиеся в сально-волосяном фолликуле и уничтожает их. При этом не вызывает резистентности у бактерий и высоко эффективен для открытых и закрытых комедонов.
В первую очередь применяют препарат от угревой сыпи для лица — бензоил пероксид (OXY5, OXY10). Это антибактериальный препарат, но в отличие от антибиотиков, он напрямую воздействует на анаэробные бактерии, находящиеся в сально-волосяном фолликуле и уничтожает их. При этом не вызывает резистентности у бактерий и высоко эффективен для открытых и закрытых комедонов.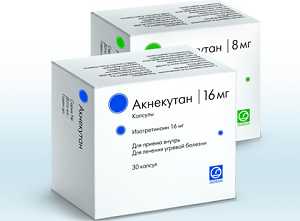 Таблетки от угревой сыпи на лице назначаются когда появление угрей связано с внутренними заболеваниями, например, с нарушением работы желудочно-кишечного тракта. В таком случае врачи назначают Доксициклин, Изотретиноин или Акнекутан.
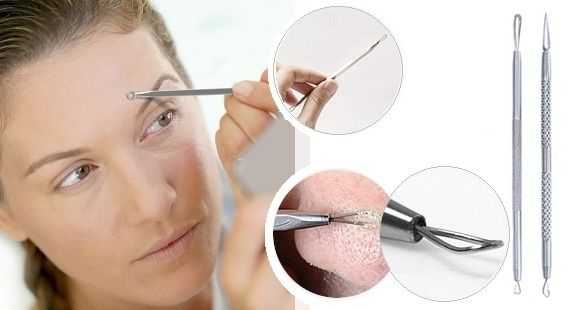
Таблетки от угревой сыпи на лице назначаются когда появление угрей связано с внутренними заболеваниями, например, с нарушением работы желудочно-кишечного тракта. В таком случае врачи назначают Доксициклин, Изотретиноин или Акнекутан. Как избавиться от угревой сыпи на лице и как вылечить угревую сыпь на лице? Для этого можно проводить процедуры чистки лица при угревой сыпи, мягкие, особые массажи лица, поверхностную криотерапию, пилинг лица при угревой сыпи. Если угри не воспалены, то возможно применение лазеротерапии.
Как избавиться от угревой сыпи на лице и как вылечить угревую сыпь на лице? Для этого можно проводить процедуры чистки лица при угревой сыпи, мягкие, особые массажи лица, поверхностную криотерапию, пилинг лица при угревой сыпи. Если угри не воспалены, то возможно применение лазеротерапии.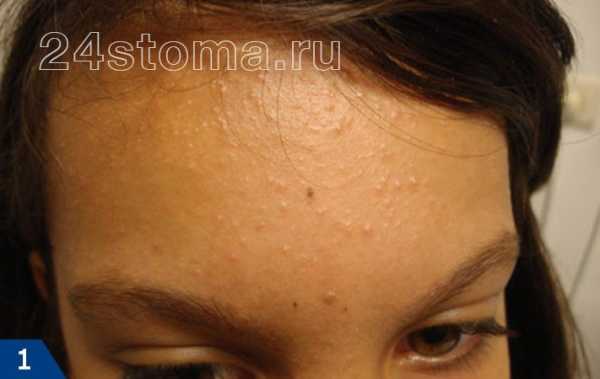
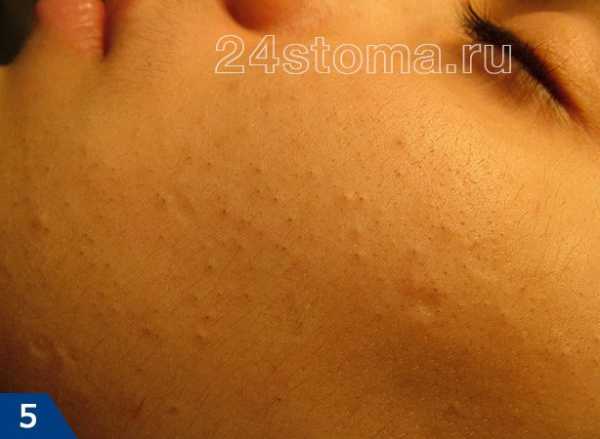
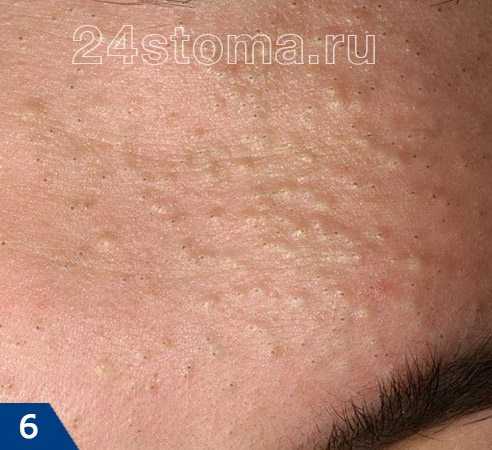
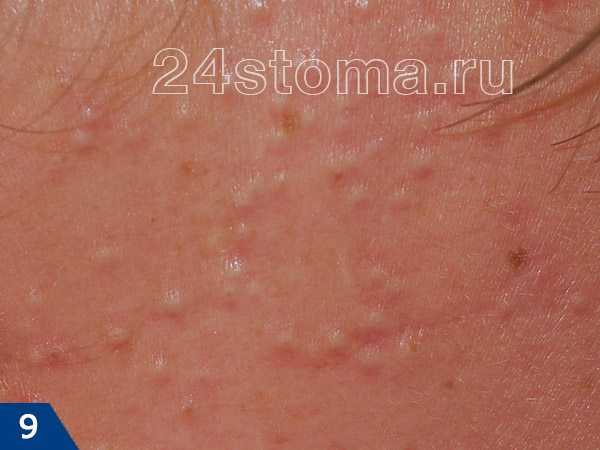
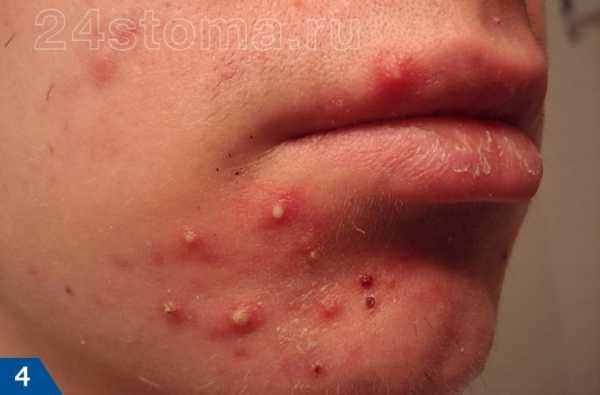
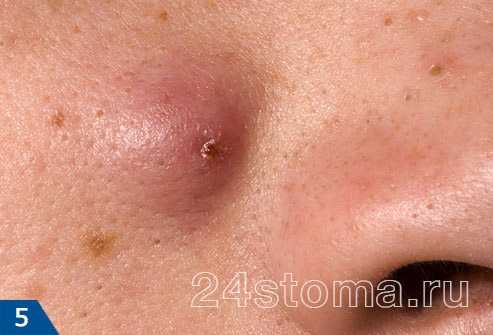
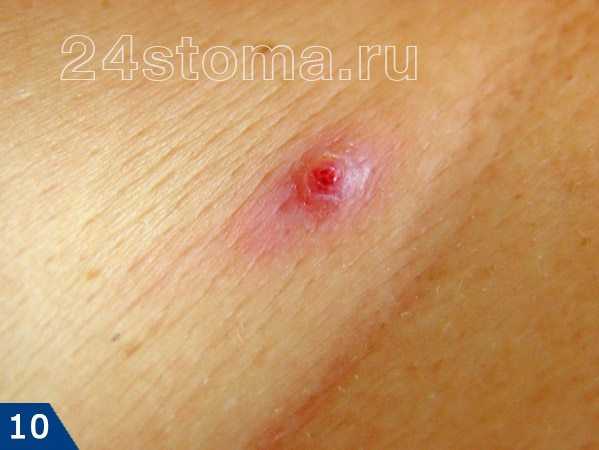
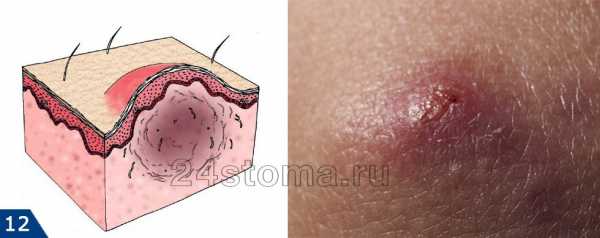
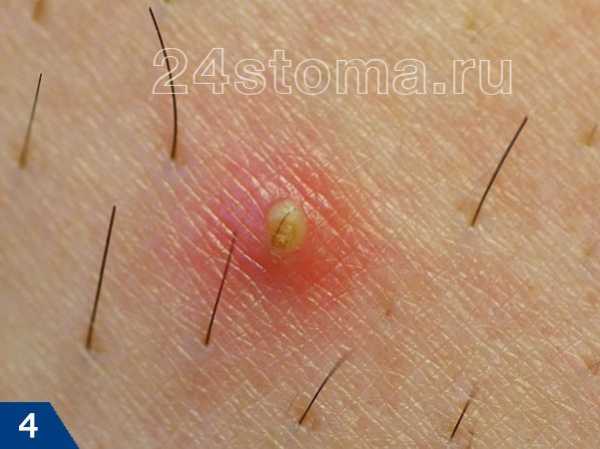
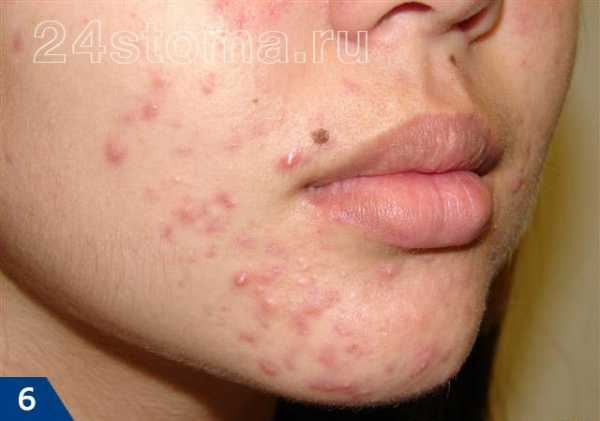
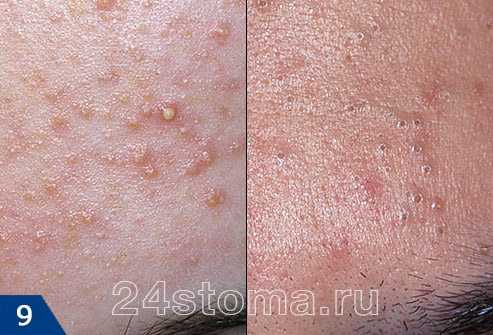
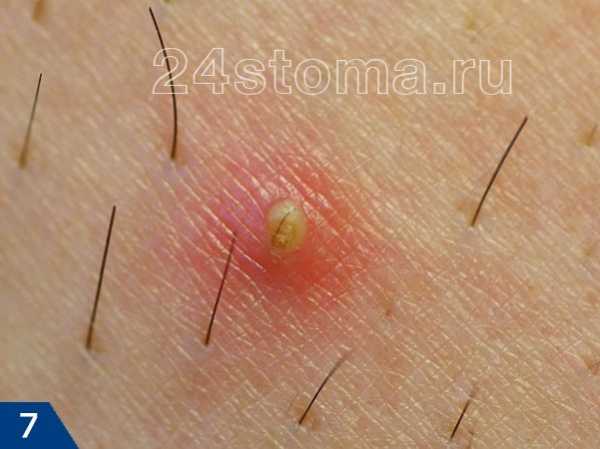 А прыщ – это уже нагноившийся под пробкой волосяной фолликул, вокруг которого развивается воспаление (рис.7).
А прыщ – это уже нагноившийся под пробкой волосяной фолликул, вокруг которого развивается воспаление (рис.7).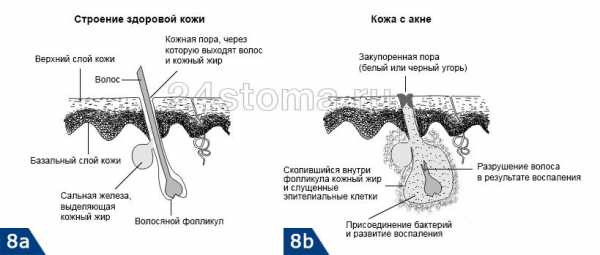
 Угревую сыпь на лице могут вызывать бактерии. Данная причина требует медикаментозного лечения
Угревую сыпь на лице могут вызывать бактерии. Данная причина требует медикаментозного лечения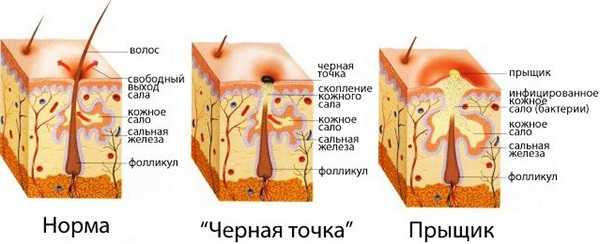

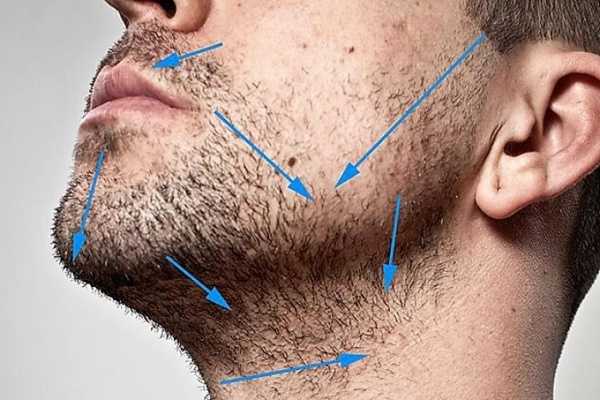


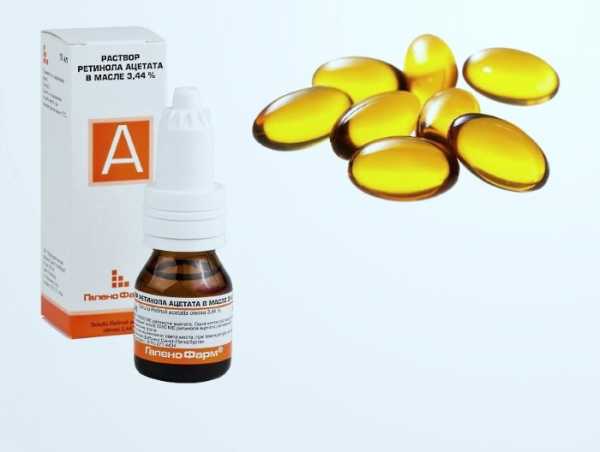 Применение: точечно на повреждённые участки, в составе маски для лица, инъекции. Побочные эффекты: сухость кожи, чувствительность к солнечным лучам, конъюнктивит, головная боль.
Применение: точечно на повреждённые участки, в составе маски для лица, инъекции. Побочные эффекты: сухость кожи, чувствительность к солнечным лучам, конъюнктивит, головная боль.






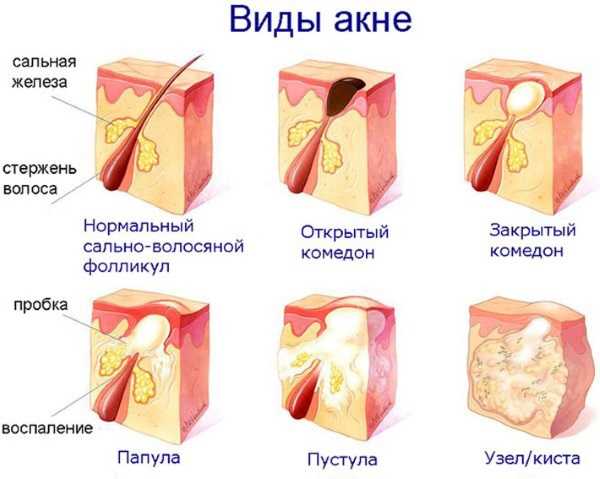
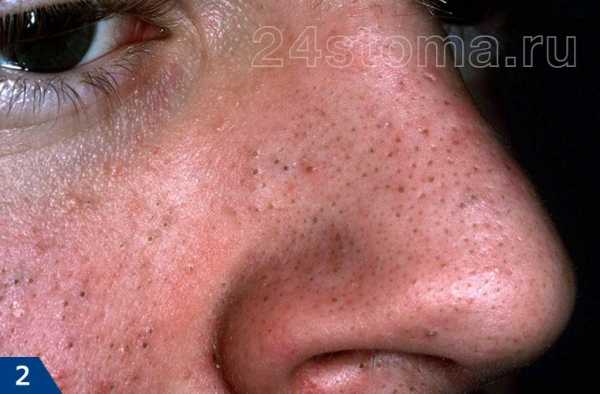
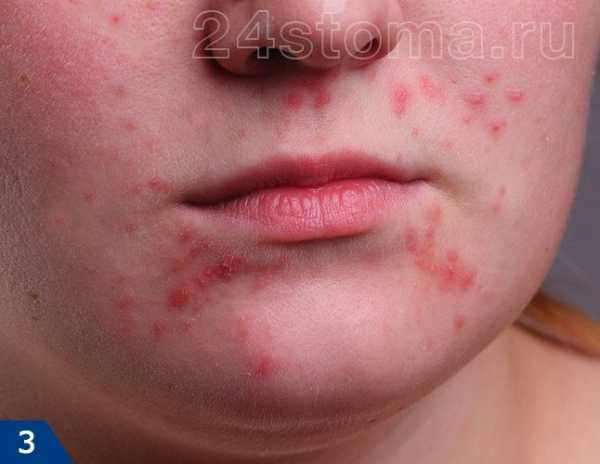
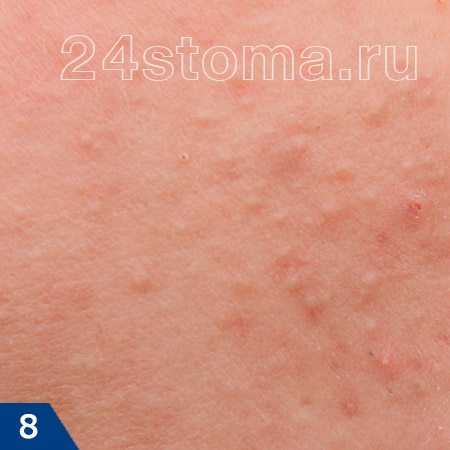
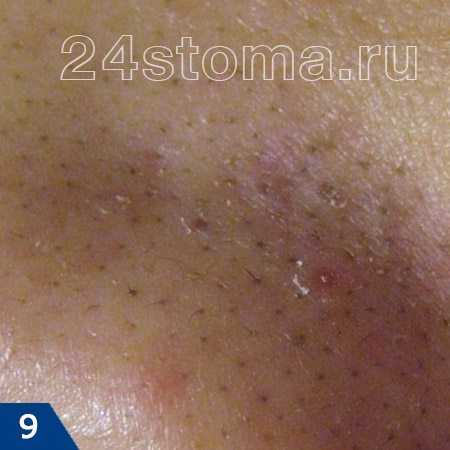
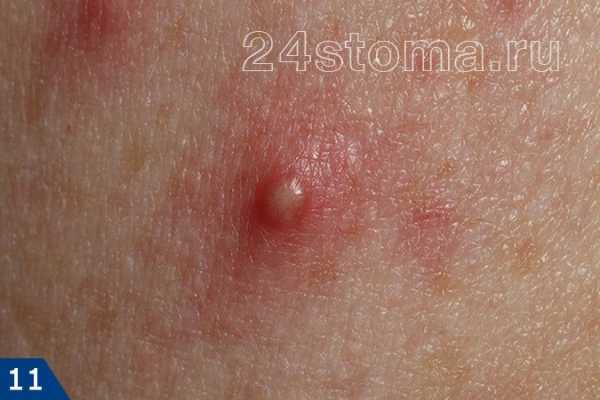
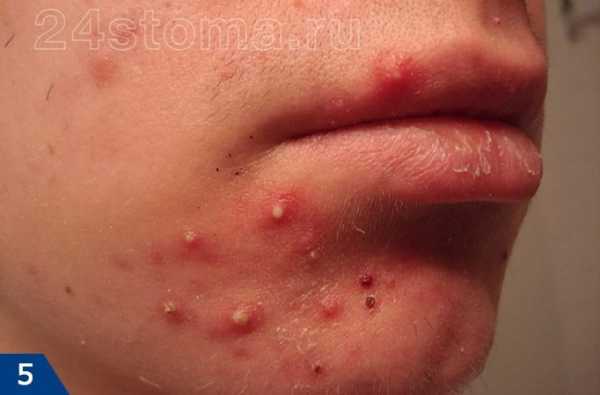
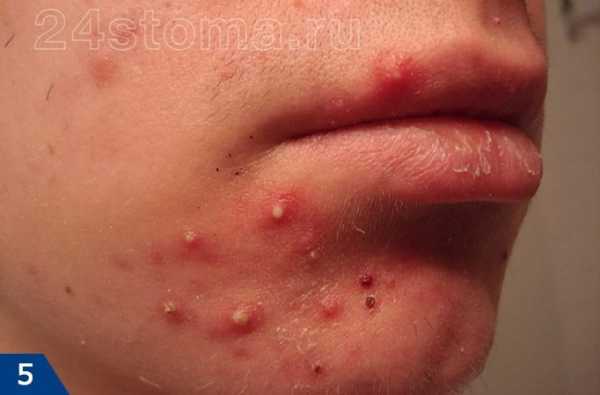
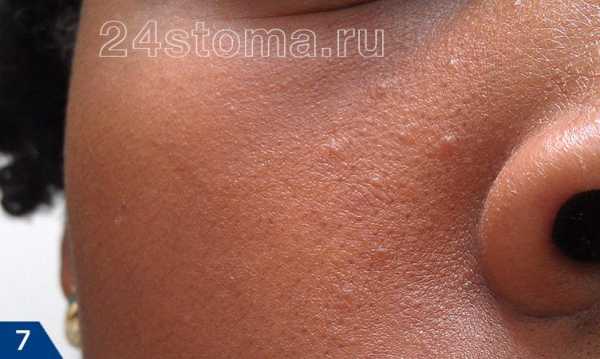
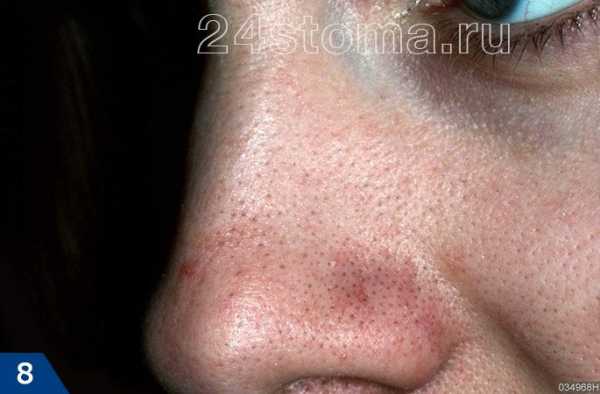
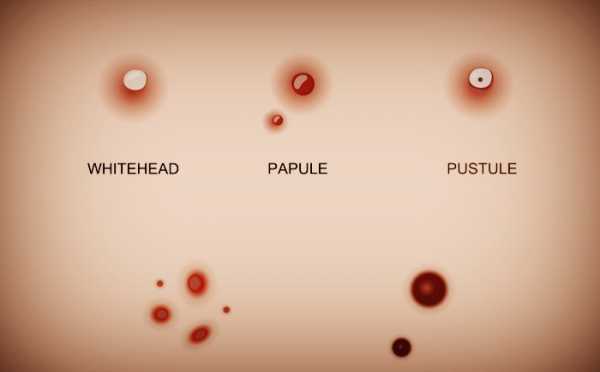
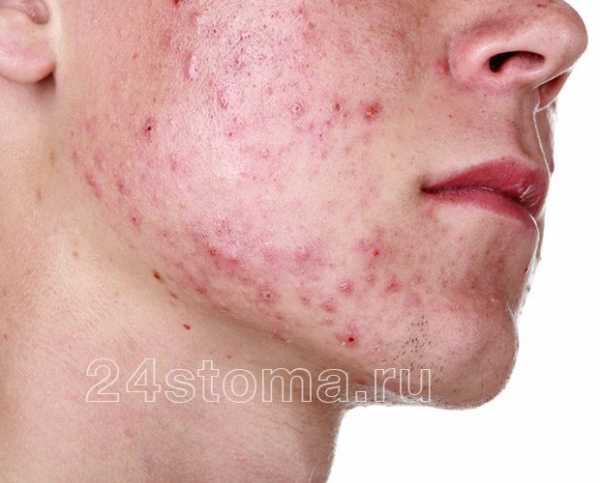 Акне – это заболевание волосяных фолликулов и сальных желез, которое может проявляться как на коже лица, так и на других участках кожи. При акне, на коже могут присутствовать 5 видов разных воспалительных элементов:
Акне – это заболевание волосяных фолликулов и сальных желез, которое может проявляться как на коже лица, так и на других участках кожи. При акне, на коже могут присутствовать 5 видов разных воспалительных элементов: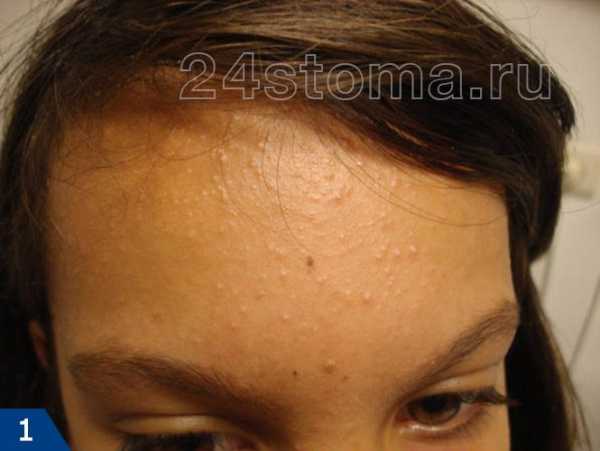



 Маски для лица из косметической грязи
Маски для лица из косметической грязи

























 Прозрачный лизун — лучший рецепт
Прозрачный лизун — лучший рецепт Прозрачный лизун — лучший рецепт
Прозрачный лизун — лучший рецепт Лизун попрыгун из клея и буры в глицерине
Лизун попрыгун из клея и буры в глицерине











 Воздушный слайм — рецепт Автор рецепта https://youtu.be/-SiWUmIXH8Q
Воздушный слайм — рецепт Автор рецепта https://youtu.be/-SiWUmIXH8Q Жемчужный лизун — рецепт
Жемчужный лизун — рецепт Жемчужный лизун — рецепт
Жемчужный лизун — рецепт




 Слайм воздушный без пены для бритья
Слайм воздушный без пены для бритья





 Лизун без клея и буры
Лизун без клея и буры
 Все просто: в емкость наливаем шампунь и насыпаем соль (на кончике ложки). Тщательно перемешиваем и убираем в холодильник на 20 минут. Вуаля! Слайм готов! Однако он не будет таким, как магазинный: он немного прилипает к рукам и больше подходит для игры пальцами.
Все просто: в емкость наливаем шампунь и насыпаем соль (на кончике ложки). Тщательно перемешиваем и убираем в холодильник на 20 минут. Вуаля! Слайм готов! Однако он не будет таким, как магазинный: он немного прилипает к рукам и больше подходит для игры пальцами.