Диета Стол №5. Рецепты вкусных блюд с фото
В предыдущей статье мы рассказывали о всех рекомендациях, которых должны придерживаться больные во время лечебной диеты №5. В этой статье мы предлагаем вашему вниманию самые популярные и вкусные рецепты блюд стола номер 5.
Быстрая навигация по статье:

Картофельный суп-пюре с курицей
Это отличное блюдо насытит больного и принесет его организму много пользы. Вы можете время от времени менять состав продуктов в этом супе. Например, можно добавлять цветную капусту, кабачок, брокколи, рис, макароны.

Для приготовления нам потребуются:
200 г куриной грудки, 2-3 картофелины, небольшая морковка, небольшая луковица и соль по вкусу.
- Курицу нарезаем кусочками и варим до готовности;
- Пока курица варится, очищаем картофель, режем его на небольшие кубики, очищаем морковку и лук и также нарезаем кубиками;
- Отвариваем все овощи в отдельной кастрюле до готовности;
- Затем перекладываем к овощам и овощному отвару кусочки курицы, и измельчаете блендером до однородной консистенции. Суп-пюре готов!
Прочитайте основные рекомендации по диете №5 в нашей основной статье: нажмите кнопку (откроется в новом окне).
Диетический плов
Как известно, плов – недиетическое блюдо. Но можно приготовить его чуть проще, без вредных добавок. Нам потребуются следующие ингредиенты:
- 500 г нежилистой говядины;
- 700 г риса;
- 4 средних морковки;
- небольшая луковица;
- соль по вкусу.
Говядину отварите в нескольких водах, пока она не станет мягкой и нежной. После каждой варки сливайте воду, промывайте мясо в воде, и кладите его в чистую воду, и доводите до кипения. Вместо говядины можно приготовить плов с курицей.
Вареную говядину остужаем и нарезаем на кусочки. Затем подготавливаем овощи. Морковь очищается и натирается на крупной терке. Лук режется мелким кубиками. Кладем их в казан, добавляем отварное мясо и слегка тушим на маленьком огне.
Не забудьте посолить их. Сверху овощей и мяса добавляем тщательно промытый рис. Выравниваем его, и заливаем чистой водой. Воды должно быть больше, чем риса примерно на 1 палец. Во время варки рис разбухает и поглощает много воды. Поставьте казан на медленный огонь, и помешивайте содержимое время от времени. Варите рис до готовности, пока он не впитает всю воду, при необходимости доливайте горячую кипяченую воду. В конце тщательно перемешайте и посолите по вкусу.

Голубцы для диеты №5
Рецептом диетических голубцов можете побаловать не только взрослых, но и маленьких членов семьи. Нам понадобится:
- Кочан капусты;
- 1-2 небольшие морковки;
- 2 помидора;
- Небольшая луковица;
- Вареное яйцо;
- Стакан риса;
- Овощной отвар;
- Соль.
Капуста отваривается целиком, пока не станет мягкой. Затем разделяется на отдельные листья. В отдельной кастрюльке отваривается рис до готовности. Вареное яйцо нарезается кубиками. Лук режем кубиками, морковку трем на крупной терке, помидор трем на терке, затем тушим их немного на сковороде. Рис смешиваем с яйцом, тушеными овощами. Полученный фарш заворачиваем в капустные листья, укладываем в казанок, заливаем овощным отваром и тушим до готовности. При подаче на стол можете украсить зеленью и нежирной сметаной.

Лапшевник с мясом
Для этого рецепта понадобятся:
- 500 г свинины без сала;
- 2-3 луковицы;
- 300 г спагетти;
- 1 болгарский перец;
- 5 куриных яиц;
- 100 г неострого и нежирного сыра;
- немного нежирного молока или сметаны;
- соль, зелень, приправы.
Мясо пропускается через мясорубку и измельчается до состояния фарша. Лук нарезается кубиками, и тушится на небольшом количестве подсолнечного масла и воды. Затем к луку добавляется фарш и тушится до готовности. Болгарский перец следует нарезать соломкой, а спагетти отварить до готовности в подсоленной воде. Сыр натереть на некрупной терке. Спагетти смешать с перцем, и выложить в подготовленную форму для запекания. Сверху выкладывается слой готового фарша с луком. Посыпать тертым сыром. Приготовить омлетную массу для заливки: взбить яйца с молоком или сметаной. Яичной смесью полить лапшевник. Затем поставить его в духовой шкаф примерно на полчаса при температуре 200°С до образования золотистой корочки. Готовое блюдо нарезать на кусочки.

Ленивые вареники
Это блюдо также придется по вкусу, как детям, так и взрослым. Необходимые ингредиенты:
- 0,5 кг творога;
- 2 ст. ложки сахара;
- 1 яйцо;
- 150 г муки;
- щепотка соли.
К творогу добавьте сырое яйцо, щепотку соли и тщательно перемешайте. Затем добавьте необходимое количество сахара. Затем добавьте к смеси муку и вымешивайте до образования мягкого теста. Готовое тесто должно быть слегка влажным и немного липнуть к рукам. Чтобы работать с тестом было проще, смочите руки водой. Скатайте из кусочка теста небольшую «колбаску», нарежьте ее одинаковыми кусочками. Придайте им необходимую форму. Часть вареников можете сварить сразу, другую часть можете заморозить. Вареники варятся примерно 2-3 минуты, пока не всплывут на поверхность. Таким образом, вы всегда сможете приготовить вкусное и сытное блюдо на скорую руку для своих домочадцев.

Рисовая запеканка
Сладкая рисовая запеканка – очень вкусный и воздушный десерт. Для приготовления нам понадобятся:
- Стакан риса;
- 200 г творога;
- 3 куриных яйца;
- 3 небольших сладких яблока;
- горстка изюма;
- 2 столовые ложки сахара;
- 2 стакана молока;
- 1 столовая ложка сметаны.
К молоку добавьте стакан воды, и отварите рис в молоке до готовности. Творог перетрите через сито, чтобы он был более нежным и воздушным. Яйца взбейте с сахаром. Яблоки промойте, очистите от кожуры и семян, и нарежьте кубиками. Слейте жидкость с риса и дайте ему немного остыть. Затем добавьте к нему творог, изюм, измельченные кубиками яблоки, яйца с сахаром. Полученную массу тщательно перемешайте и выложите в форму для запекания. 1 яйцо взбейте с ложкой сметаны и залейте полученной смесью запеканку. Запекайте до готовности в духовке, разогретой до 200 градусов примерно 20-25 минут.

Ягодный кисель
Этот напиток очень вкусный, помогает сделать меню более разнообразным. Употребляется в теплом виде. Холодные напитки во время диеты №5 запрещены. Необходимые ингредиенты:
- сладкие ягоды: малина, клубника, черника, черешня и др.
- 2 столовые ложки крахмала;
- 4 столовые ложки сахара;
- 2 литра чистой воды.
Ягоды тщательно промыть, если необходимо очистить от косточек. В небольшом количестве воды растворить крахмал. Ягоды и сахар залить водой и варить до закипания, затем вливаем разведенный крахмал, и варим, помешивая, в течение 15-20 минут до загустения. Кисель готов.

Отвар шиповника
Для приготовления этого лечебного отвара понадобится:
- шиповник;
- вода.
Пропорция шиповника к воде при приготовлении отвара составляет 1:10. То есть воды необходимо в 10 раз больше, чем ягод. Для приготовления отвара ягоды шиповника следует измельчить, тогда настаиваться отвар будет меньше. Шиповник заливается водой и доводится до кипения. Затем отвар убирается с огня, накрывается крышкой и настаивается в течение 12 часов. По желанию можно добавить немного сахара.

Видео-рецепт «Морковно-яблочное суфле» по диете №5:
chudo-dieta.com
рецепты блюд на каждый день, что можно есть, а что нельзя?
Бульон овощной — 300 мл, картофель — 2-3 шт., томаты — 1 шт., морковь — 1 шт., горошек консервированный — 20 г, цукини — 30 г, масло подсолнечное — 2 ст. л.
Картофель и цукини нарезать на мелкие кубики, морковь измельчить на крупной терке, протушить. Помидор натереть на терке, чтобы получился сок. В кипящий овощной бульон поместить картофель и морковь, варить до полуготовности. Добавить цукини и горошек, довести до готовности. Влить в суп сок томата, подсолнечное масло. Проварить 5 минут.

Нежирное сваренное мясо — 100 г, листья капусты свежей — 130 г, рис — 15 г, сметана — 2 ст. л., зелень – 30 г, масло раст. — 2 ст. л.
Листья капусты сварить до полуготовности. Отваренное мясо измельчить мясорубкой. Рис залить кипящей водой, дать настояться около 20 минут, слить воду. Соединить мясной фарш, пропаренный рис, зелень и масло.
Завернуть в капустные листья, придавая форму конвертиков. Уложить голубцы в кастрюлю с толстыми стенками, залить водой (вровень с голубцами) и варить до полной готовности.
Говядина — 80 г, лапша — 80 г, белок 1 яйца, масло слив. — 10 г.
Мясо отварить, остудить, измельчить. Лапшу отварить, остудить. Яйцо растереть с маслом, добавить в мясной фарш. Соединить полученную смесь с лапшой, готовить на пару до готовности.
Вода — 200 мл, овсянка крупная — 50 г, картофель — 3 шт., любая зелень — 10 г.
В кипящую воду поместить картофель, нарезанный брусочками, варить до полуготовности. Постепенно всыпать крупу «Геркулес». Когда ингредиенты полностью приготовятся, добавить мелкорубленую зелень.
Капуста свежая — 120-150 г, манка — 2 ст. л., белок 1 яйца, молоко цельное — 35 мл, подсолнечное масло — 1 ст. л.
Смешать в небольшой емкости молоко, манную крупу и яйцо. Дать манке набухнуть в течение 20 минут. Капусту мелко нашинковать и соединить с яично-манной смесью. Смазать форму маслом и поместить в разогретую духовку. Выпекать до готовности.

Капуста свежая — 70 г, свекла — 2 шт., картофель – 3 шт., морковь — 2 шт., томатная паста – 1 ч. л., масло — 3 ст. л., сметана — 10 г, сахар — 1 ч. л., бульон из овощей — 250 мл.
Капусту нашинковать, морковь нарезать кружочками, свеклу измельчить на крупной терке. Свеклу и морковь потушить в воде, добавив масло.
В бульон поместить резаный брусочками картофель, довести до кипения. Поместить в кастрюлю тушеные свеклу и морковь.
За несколько минут до готовности добавить томатную пасту, сахар. Подавать со сметаной.
Творог — 120 г, молоко — 60 мл, масло слив. — 5 г, манная крупа — 10 г, белок 1 яйца, сахар — 2 ч. л.
Творог протереть сквозь мелкое сито или взбить блендером, смешать с молоком, манкой, сахаром и яичным белком. Смазать форму для выпекания маслом, вылить в нее полученную творожную смесь. Готовить можно на водяной бане или запекать.
Сухофрукты — 250 г, капуста белокочанная — 200 г, коренья — 75 г, морковь — 3 шт., масло раст. — 3 ст. л., вода — 1,5 л.
Капусту мелко измельчить, обдать кипятком, отжать. Морковь и коренья измельчить крупной теркой, потушить, добавив масло. Сухофрукты вымыть, залить водой, отварить, процедить. Добавить овощи, варить до готовности.
Молоко — 800 мл, картофель — 4-5 шт., сок морковный — 25 г, соль.
Картофель очистить, измельчить на мелкой терке. Отжать, дать соку отстояться до выпадения крахмального осадка. Жидкость осторожно слить, крахмал соединить с картофельной массой. Посолить, перемешать. Сформировать маленькие фрикадельки из картофеля, отварить в кипящем молоке до полной готовности. Добавить морковный сок.

Капуста — 40 г, цукини — 40 г, морковь — 40 г, петрушка — 5 г, обезжиренное молоко — 60 мл, масло слив. — 10 г, белок яичный — 2 шт., сметана — 10 г.
Протушить мелко нарезанные капусту, морковь, цукини. Добавить молоко ( 40 мл), довести до готовности. Взбитые белки соединить с остатками молока, добавить в тушеные овощи.
Посыпать зеленью. Смазать сметаной и запекать в духовке 10 минут.
Капуста цветная — 300 г, цукини — 300 г, масло раст. — 2 ст. л., молоко — 150 мл, белок яичный — 2 шт., мука — 2-3 ст. л.
Капусту разобрать на букетики, цукини очистить от шкурки, нарезать ломтиками. Овощи поместить в кастрюлю с толстыми стенками, залить небольшим количеством воды, плотно закрыть и отварить до полной готовности. Вареные овощи взбить блендером, добавить муку.
Полученную смесь разбавить овощным бульоном и, постоянно помешивая, довести до кипения. Влить молоко, в которое предварительно вбиты яичные белки. Опять довести до кипения. В готовый суп добавить масло. Подавать со сметаной.
foodexpert.pro
рецепты вкусных блюд для пятого стола на каждый день

Существуют диеты, которые разрабатываются специально для питания пациентов, пребывающих в стационарных условиях. Среди них и диета «пятый стол», которая предназначена для тех, кому были сделаны операции на печень, поджелудочную, желчный пузырь. Сейчас меню это стало доступно и для соблюдения в домашних условиях. Ну а разнообразные рецепты стола номер 5 опровергают стереотип о том, что соблюдение лечебной диеты – это скучно и невкусно.
Общие принципы стола № 5
Щадящая диета назначается при холецистите, гепатитах, циррозе печени, желчнокаменном заболевании и прочих болезнях, при которых усвоение жиров нарушено либо жирная пища противопоказана в силу тех или иных причин. Углеводы и белки при этом являются основой рациона, а жиры не исключаются совсем, но ограничиваются.
Ввиду таких ограничений рацион в большей мере строится на клетчатке, нежирном мясе и рыбе, твороге, сое. Также важно достаточное количество жидкости. Помимо обычной воды можно употреблять компоты, кисель. Разрешены супы-пюре и неплотные мясные паштеты.
Пищу можно готовить посредством варки, тушения и запекания. Жарить нельзя. Блюда должны быть и не горячими, и не холодными – с температурой в пределах 20-60 градусов.
Меню для диеты 5 стол не должно включать в себя жирные продукты. Исключается жирное мясо, жаренное, животные масла – они раздражают желудочно-кишечный тракт и повышают желчеотделение, что крайне негативное влияет на течение заболеваний, при которых показана данная диета.
Диета Пятый стол: простые и интересные рецепты
Рецепты диетических блюд стола 5 можно использовать и тем, кому нужно строго придерживаться данной диеты, и тем, кто просто хочет разнообразить свой правильный здоровый рацион. Существует немало и первых, и вторых блюд, также можно готовить разнообразные десерты и вкусные напитки.
Овощной суп с цуккини
Начнем с первых блюд. Для этого овощного супчика с цуккини потребуются следующие ингредиенты: 300 грамм картофеля, 150 грамм цуккини, 100 грамм моркови, 3 столовых ложки растительного масла, литр воды, морковный сок.
Цуккини промойте, нарежьте его дольками, протушите с маслом. Морковку почистите, нарежьте, притушите ее с кабачками. Картошку хорошо вымойте, очистите ее, нарежьте на крупные ломтики, залейте водой и варите до готовности. Затем в картофельный бульон добавьте тушеные овощи, добавьте соль, вскипятите снова. Перед тем как подавать, добавьте в каждую порцию небольшое количество морковного сока.
Рецепт сборного овощного супа
Существуют и другие интересные рецепты блюд на каждый день. Например, этот овощной супчик. Подготовьте для него следующее: 300 мл овощного бульона, 2-3 картошки, 1 томат, 1 морковь, 20 грамм консервированного горошка, 30 грамм цуккини, 2 столовых ложки растительного масла.
Картошку и цуккини нарежьте на кубики, измельчите морковку на крупной терке, протушите. Натрите помидор на терке, чтобы получился сок. Бульон должен закипеть, поместите туда морковь и картофель, варите до полуготовности. Затем добавьте горошек и цуккини и доведите до готовности. Влейте в суп томатный сок и растительное масло. Варите еще в течение пяти минут.

Борщ
Рецепты на каждый день стола 5 могут включать в себя и очень вкусный борщик. Ингредиенты для него будут нужны следующие: 70 грамм свежей капусты, 2 свеклы, 3 картошки, 2 моркови, чайная ложка томатной пасты, 3 столовых ложки растительного масла, 10 грамм сметаны, чайная ложка сахара, 250 грамм овощного бульона.
Сначала нашинкуйте капусту, морковку нарежьте кружочками, свеклу натрите на крупной терке. В бульон поместите картошку, нарезанную брусками, доведите до кипения. В кастрюлю поместите тушеную свеклу и морковь. Добавьте сахар и томатную пасту за несколько минут до готовности. Подавать можно со сметаной.
Куриные сосиски
Многие любимые нами продукты покупать в магазинах крайне не рекомендуется, например, если речь идет о сосисках. Дело в том, что они включают в себя вредное свиное сало и ряд других вредных компонентов, которые при проблемах с печенью употреблять категорически нельзя.
Потребуется вам куриное филе, которое нужно размельчить в фарш. Затем в чашку разбейте пару яиц (используйте только белки или перепелиные яйца – тогда можно и полностью). Добавьте специи, такие как орегано, мускатный орех, асафетида и манку, которая поможет массе набухнуть. Теперь соедините компоненты – фарш и смесь манки, яиц и специй. Сосиски заверните в полиэтиленовую пищевую пленку и готовьте их на пару в течение 40 минут.
Паровой омлет
Классическая жареная глазунья, которую многие любят на завтрак, в диете пятый стол исключается. Однако ее можно заменить не менее вкусным и намного более полезным рецептом- омлетом, приготовленным на пару. В течение первых двух недель после обострения заболеваний либо после проведения операции на печени, поджелудочной, желчном пузыре использовать стоит только белки или перепелиные яйца полностью. После того как трудный период пройдет, можно употреблять не больше одного желтка раз в сутки.
Готовится этот рецепт довольно просто. Отделите желток от белка и используйте только последний. Взбейте его, добавьте небольшое количество соли и обезжиренного молока, поместите такую смесь в пароварку. Готовиться там омлетик должен в течение двадцати минут. Можно употреблять его вместе с зеленью.
Сделать этот рецепт пикантнее может помочь добавление порошка мускатного ореха.
Голубцы с отварным мясом и рисом

Подготовьте следующие ингредиенты: 100 грамм нежирного отварного мяса, 130 грамм листьев свежей капусты, 15 грамм риса, 2 столовых ложки сметаны, 30 грамм зелени, две столовых ложки растительного масла.
Листья капусты отварите до готовности. Мясо измельчите посредством мясорубки. Рис залейте кипящей водой и дайте настояться в течение 20 минут, воду слейте. Соедините фарш, пропаренный рис, растительное масло и зелень. Заверните эту смесь в листья капусты, придав форму конвертиков. Голубцы уложите в кастрюлю, залейте водой, чтобы она была на одном уровне с голубцами и варите до готовности.
Запеканка из лапши и вареного мяса
Рецепты диеты стол 5 на каждый день могут быть очень вкусными. Попробуйте приготовить эту запеканку и убедитесь в этом сами. Потребуется вам следующее: 80 грамм говядины и 80 грамм лапши, яичный белок, 10 грамм сливочного масла.
Отварите мясо, остудите его и измельчите. То же самое сделайте с лапшой. Яйцо разотрите с маслом и добавьте в мясной фарш. Соедините с лапшой полученную смесь и готовьте на пару до полной готовности.
Творожный пудинг
Можно и десертами себя баловать! Например, этот творожный пудинг, для которого нужно взять 120 грамм творога, 60 мл молока, 5 г сливочного масла, 10 грамм манной крупы, яичный белок, две чайных ложки сахара. Творог протрите через мелкое сито и взбейте блендером. Перемешайте с манкой, молоком, белком и сахаром. Форму для выпечки смажьте маслом, вылейте туда полученную творожную смесь. Готовить можно посредством запекания или на водяной бане.
Видео-рецепт диетического творожного десерта
Рисовая запеканка
Диетические блюда 5 стол, рецепты с фото которых помогут понять, как их правильно готовить, могут быть невероятно вкусными, сладкими и воздушными. Например, рисовая запеканка. Для ее приготовления потребуется стакан риса, 200 грамм творога, 3 яйца, 3 яблока, горсть изюма, два стакана молока, 2 столовых ложки сахара, столовая ложка сметаны.
Соедините молоко со стаканом воды и отварите рис в этой смеси до готовности. Перетрите творог через сито, чтобы он стал нежным и воздушным. Взбейте яйца с сахаром. Промойте яблоки, очистите их, нарежьте кубиками. С риса слейте жидкость и дайте ему остыть. Затем добавьте творог, изюм, яблоки и смесь яиц и сахара. Все тщательно перемешайте и выложите в форму для запекания. Одно яйцо взбейте с ложкой сметаны, полученной смесью залейте вашу запеканку. Запекать до готовности в духовке с температурой 200 градусов в течение 20-25 минут.
Компот
Тут все очень просто: варите сладкие фрукты в кипятке в течение 10 минут и наслаждайтесь вкусным напитком. А сами фрукты можно оставить на десерт. Можно использовать яблоки, груши, айву, виноград и так далее.
Ягодный кисель
Вкусные рецепты блюд диеты 5 стол можно дополнить этим напитком. Употреблять его рекомендуется в меру теплым. Вам потребуются сладкие ягоды (можно брать малину, клубнику, черешню, чернику и так далее), пара столовых ложек крахмала, 4 столовые ложки сахара и два литра чистой воды.
Ягоды хорошо промойте, при необходимости устраните из них косточки. Крахмал растворите в небольшом количестве воды. Сахар с ягодами залейте водой и варите до закипания, затем добавьте разведенный крахмал, варите в течение 15-20 минут, помешивая, пока смесь не загустеет. После этого кисель готов.
Это, конечно, лишь некоторые рецепты блюд на неделю диеты 5 стол. На самом деле их намного больше, и строить меню можно с учетом своих индивидуальных предпочтений и желаний. Главное – понять, что необходимость соблюдать эту диету не является пыткой. Лечебный рацион может быть не только полезным, но и вкусным, а рецепты и список продуктов для диеты 5 стола, приготовление блюд на основе которых станет простым и приятным процессом, помогут вам в этом убедиться. Запеканка из творога для диеты 5 стол есть на нашем сайте.
www.fitnessera.ru
Вкусные рецепты для диеты 5 стол
Рецепты для диеты 5а
 Ленивые вареники – простое и полезное блюдо для завтрака (фото: foodandmood.com.ua)
Ленивые вареники – простое и полезное блюдо для завтрака (фото: foodandmood.com.ua)Диета 5а назначается при обострении хронических и острых форм холецистита, гепатита и желчнокаменной болезни. Рацион ограничивает употребление жиров и соли. Поскольку рекомендуется употреблять пищу в измельченном или протертом виде, в диетическое меню можно включить творожное суфле со свеклой. Для приготовления блюда нужно взять:
- нежирный творог — 30 г;
- свеклу — 150 г;
- манку — 15 г;
- сливочное масло — 10 г;
- половина яичного белка.
Свеклу промывают и отваривают до готовности вместе с кожурой. После очищают и натирают на мелкой терке. Добавляют половину сливочного масла и молоко. Смесь прогревают на небольшом огне, постоянно помешивая. Всыпают манку и продолжают варить на небольшом огне, пока манка не будет готова. После этого массу немного охлаждают, добавляют творог и осторожно, помешивая снизу-вверх, постепенно влияют взбитый в пену белок. Смесь выкладывают в форму, предварительно смазанную маслом, и варят на пару до готовности. Подают блюдо со сметаной.
На завтрак хорошо подойдут ленивые вареники. Это очень простое и вкусное диетическое блюдо. Для его приготовления понадобятся следующие продукты:
- свежий творог — 500 г;
- яйцо — 1 шт.;
- мука — 3/4 стакана;
- сахар — 2 ст. л.;
- щепотка соли.
Творог перетирают через сито и смешивают с яйцом. Добавляют сахар, щепотку соли и муку. Готовое тесто должно быть мягким с эластичной консистенцией, немного липким и влажным. Предварительно намочив руки водой, начинают лепить вареники. Для этого из полученного теста формируют колбаску, которую разрезают на одинаковые кусочки. Форма вареников может быть любой, исходя из ваших предпочтений. После кипятят воду и опускают в нее готовые вареники. Варят не более 3-х минут. Огонь можно выключать, когда все вареники всплывут на поверхность. Подают блюдо вместе со сметаной.
Рецепты для диеты 5п
 Диетические тефтели из рыбы – одно из рекомендуемых блюд при диете №5п (фото: iamcook.ru)
Диетические тефтели из рыбы – одно из рекомендуемых блюд при диете №5п (фото: iamcook.ru)Диета 5п назначается при хронической форме панкреатита. На завтрак при диете данного типа можно приготовить белковый омлет на пару. Для этого нужно взять:
- яичный белок — 2 шт.;
- молоко — 20 мл;
- сливочное масло — 1 ч. л.;
- щепотка соли.
Яичные белки с солью взбивают венчиком или миксером до образования стойкой пены. После этого добавляют молоко, осторожно вмешивая его в венчиком. Масса останется воздушной, но станет немного рыхлой. Затем смазывают сливочным маслом силиконовую формочку, которую помещают в специальную вставку для пароварки. Форму заполняют белково-молочной массой и готовят на пару в течение 10 минут.
На обед можно подать диетические тефтели из судака. Для приготовления блюда понадобится немного ингредиентов:
- филе одного судака;
- одно яйцо;
- соль по вкусу.
Филе судака пропускают через мясорубку. Полученный фарш соединяют с яйцом и тщательно перемешивают. После этого формируют тефтели небольшого размера, помещают их в подсоленную кипящую воду и отваривают до готовности. Готовые тефтели можно досолить по вкусу и при желании полить небольшим количеством масла.
Рецепты для диеты 5щ
 Для мясных блюд можно использовать только нежирные сорта мяса (фото: slimsecret.ru)
Для мясных блюд можно использовать только нежирные сорта мяса (фото: slimsecret.ru)Диета 5щ назначается при обострении постхолецистэктомического синдрома. На обед при диете данного типа можно скушать отварную индейку в молочном соусе. Для приготовления блюда нужно взять:
- мясо индейки — 140 г;
- пшеничную муку — 5 г;
- молоко — 50 мл;
- сливочное масло — 5 г;
- щепотку соли.
Мясо индейки промывают, просушивают, нарезают на кусочки, помещают в сотейник и наливают немного воды. Кастрюлю закрывают крышкой и тушат мясо на слабом огне до готовности. Тем временем готовят молочный соус. Для этого смешивают молоко, сливочное масло и подсушенную муку. Полученной смесью поливают кусочки индейки и доводят блюдо до кипения. Подают к столу после остывания, когда блюдо станет теплым.
Из рыбных блюд можно приготовить хек с овощами. Для этого нужно взять:
- филе хека — 2 кусочка;
- морковь — 1 шт.;
- кабачок — 1 шт.;
- половины луковицы;
- сливочное масло — 20 г;
- соль по вкусу.
Овощи хорошо промывают и очищают. Лук нарезают кольцами, а морковь и кабачок натирают на терке. На форму для запекания выкладывают лук, затем филе хека. Сверху рыбу покрывают слоем моркови и кабачка. Блюдо солят и выпекают при температуре 150 градусов в течение 40 минут.
Рецепты для диеты стол 5л/ж
 Морковно-яблочное пюре хорошо подходит для завтрака или в качестве перекуса (фото: magiclady.net)
Морковно-яблочное пюре хорошо подходит для завтрака или в качестве перекуса (фото: magiclady.net)Диетический стол 5л/ж назначают при хронических болезнях печени с желчезастойным синдромом. Пища должна легко усваиваться, быть мягкой и теплой. Например, на завтрак можно скушать морковно-яблочное пюре. Блюдо включает следующие ингредиенты:
- морковь — 2 шт.;
- яблоко — 1 шт.;
- молоко — 100 мл.
Морковь промывают, чистят, нарезают кубиками, помещают в кастрюлю с водой и отваривают в течение 30 минут. Очищают яблоко от кожицы, сердцевины и нарезают кубиками. Сваренную морковь и яблоко отправляют в чашу блендера и измельчают до состояния пюре. В готовое блюдо добавляют молоко и подают на стол.
В качестве первого блюда можно подать суп с куриными фрикадельками. Блюдо включает такие ингредиенты:
- картофель — 1 шт.;
- куриная грудка — 1 шт.;
- перловая крупа — 30 г;
- половина луковицы;
- морковь — 1 шт.;
- помидор — 1 шт.;
- сметана — ст. л.;
- пучок петрушки;
- соль по вкусу.
Куриную грудку пропускают через мясорубку и формируют фрикадельки. Отдельно отваривают перловую крупу до готовности. Морковь, лук и картофель промывают, очищают и нарезают кубиками. Помидор избавляют от шкурки и измельчают с помощью терки. В отдельную кастрюлю помещают морковь, лук и корень петрушки. Заливают водой и отваривают полчаса. Затем добавляют картофель, готовую перловку, измельченный помидор и фрикадельки. Суп доводят до кипения, добавляют немного соли и продолжают варить еще 15-20 минут. После этого дают настояться под закрытой крышкой. Готовое блюдо украшают зеленью петрушки и подают вместе со сметаной.
Рецепты для диеты 5р
 Творожный пудинг – хороший вариант десерта при диете 5р (фото: youtube.com)
Творожный пудинг – хороший вариант десерта при диете 5р (фото: youtube.com)Диетический стол 5р назначают при осложнениях после операций из-за язвенной болезни. На завтрак можно приготовить суфле из цветной капусты. Блюдо включает такие продукты:
- цветная капуста — 600 г;
- молоко — 70 г;
- манная крупа — 30 г;
- яйцо — 1 шт.;
- сливочное масло — 10 г;
- соль по вкусу.
Капусту отваривают и перетирают. Манку замачивают в молоке на 30 минут. Отделяют желток от белка, последний взбивают до состояния пены. В протертую капусту добавляют яичный желток, сливочное масло, взбитый белок и разбухшую манку. Суфле помещают в формочки для запекания и отправляют в духовку на 10 минут.
На десерт можно приготовить творожный пудинг. Для этого необходимо взять:
- творог — 120 г;
- молоко — 60 мл;
- манная крупа — 10 г;
- сливочное масло — 5 г;
- сахар — 2 ч. л.;
- яичный белок.
Творог тщательно протирают через сито и взбивают блендером. Смешивают с молоком, манкой, сахаром и взбитым яичным белком. Маслом смазывают форму для выпечки и помещают в нее творожную смесь. Выпекают при температуре 160-180 градусов по Цельсию в течение 25-30 минут.
Совет диетолога. Для выполнения своей функции печень нуждается в нутритивном обеспечении и наличии всех строительных блоков. Голодание и неполноценное питание в той или иной степени приводит к поражению всего организма. Наиболее чувствительна к нарушениям питания — печень.
Негативное — это питание с низким содержанием белка. Установлено, что при недоедании или голодании количество нейтрального жира в печени возрастает в 7 раз. При голодании в желчи уменьшается содержание желчных кислот, повышается концентрация холестерина и риск развития желчнокаменной болезни.
Диета номер 5 используется при заболеваниях печени и желчевыводящих путей. Питание помогает улучшить состояние организма и предотвращает развитие осложнений. Существует несколько разновидностей диеты в зависимости от заболевания, при котором она назначается. Для каждого лечебного стола можно подобрать множество рецептов вкусных и полезных блюд, которые основаны на списке разрешенных и запрещенных продуктов. Видео ниже расскажет подробнее об особенностях лечебного стола №5.
hudey.net
5 стол диета рецепты блюд
 5 стол диета рецепты блюд
5 стол диета рецепты блюд
5 стол диета рецепты супов
Суп вегетарианский с кабачками
Подготовленные овощи: морковь, репчатый лук, корень петрушки мелко нарезать и припустить в небольшом количестве воды с добавлением сливочного масла. В овощной отвар положить мелко нарезанный картофель и варить 15—20 мин, затем добавить припущенные коренья, мелко нарезанные помидоры, кабачки, посолить и варить до готовности. При подаче к столу посыпать рубленой зеленью и заправить сметаной.
Кабачки 60 г, картофель 40 г, помидоры 20 г, морковь 20 г, лук репчатый 10 г, корень и зелень петрушки 10 г, масло сливочное 5 г, овощной отвар 450 мл, сметана 10- или 15%-ной жирности 10 грамм
Суп перловый с фрикадельками
Морковь, репчатый лук, корень петрушки мелко нарезать и припустить в небольшом количестве воды с добавлением сливочного масла. Перловую крупу промыть, залить кипятком и варить до полуготовности (30—40 мин). Затем соединить с припущенными кореньями, долить овощной отвар, добавить нарезанные картофель, помидоры, подготовленные из мясного фарша фрикадельки, посолить и варить до готовности. К столу подать с нарезанной зеленью петрушки и сметаной.
Крупа перловая 20 г, картофель 50 г, морковь 15 г, помидоры 20 г, лук репчатый 10 г, корень и зелень петрушки 10 г, масло сливочное 5 г, сметана 10- или 15%-ной жирности 10 грамм
Суп фруктовый на отваре шиповника с сухарями
Приготовить отвар шиповника, а из пшеничного хлеба — сухари. Для приготовления отвара шиповника сушеные плоды промыть, опустить в посуду с кипящей водой, закрыть крышкой, кипятить 10 мин, настаивать 8—10 ч, процедить и добавить сахар (на 200 мл отвара — 10 г плодов шиповника и 10 г сахара).
Развести в воде крахмал, влить в отвар и довести его до кипения. При подаче нашинковать яблоки и положить вместе с сухарями в суп.
Сухие плоды шиповника 30 г, свежие яблоки 140 г, сахар 40 г, хлеб белый для сухарей 40 г, картофельный крахмал 10 грамм
Суп из сухофруктов и свежих яблок с рисом
Сушеные фрукты перебрать, промыть, мелко нарезать, залить холодной водой, положить сахар и варить 40 мин, после чего дать настояться в течение 2 ч. Сварить рис в большом количестве воды и откинуть на дуршлаграмм Перед подачей натереть яблоки и вместе с рисом добавить в суп. Подавать в холодном и горячем виде.
Сухофрукты 50 г, свежие яблоки 70 г, сахар 30 г, рис 20 грамм
5 стол (диета) рецепты салатов и холодных закусок
 Салат «Здоровье» с капустой
Салат «Здоровье» с капустой
Состав: Огурец 50 г, морковь 50 г, яблоко 50 г, помидор 50 г, 10- или 15%-ной жирности сметана 20 грамм
Как готовить: Свежий огурец, сырую морковь и яблоко вымыть, почистить и нарезать тонкой соломкой, листики зеленого салата разрезать на 3—4 части. Приготовленные компоненты переложить в салатник, перемешать, немного посолить и заправить небольшим количеством сметаны. Сверху украсить ломтиками помидоров.
Салат из свеклы и чернослива
Состав: Свекла 100 г, чернослив 30 г, 10- или 15%-ной жирности сметана 20 грамм
Как готовить: Свеклу отварить, очистить и нарезать тонкой соломкой или натереть на крупной терке. В подготовленную свеклу добавить предварительно замоченный и мелко нарезанный чернослив. Немного посолить, перемешать и заправить небольшим количеством сметаны.
Салат из моркови с изюмом и медом
Очищенную свежую морковь натереть на терке, добавить чистый изюм, переложить в салатник и полить медом. Сверху салат украсить ломтиками лимона.
Морковь 100 г, изюм 10 г, лимон 10 г, мед 15 грамм
Салат из белокочанной капусты, моркови и яблок
Подготовленную капусту растереть с солью, отжать от сока. Очищенную свежую морковь натереть на крупной терке, а яблоко нарезать соломкой. Переложить в салатник, добавить небольшое количество сахарного песка и заправить растительным маслом.
Капуста белокочанная 150 г, морковь 20 г, яблоко 20 г, сахарный песок 2 г, растительное масло 10 мл.
Салат из фруктов
Вымытые фрукты (яблоки, киви, бананы и мандарины) очистить. Яблоки и киви нарезать соломкой, бананы и мандарины — кусочками. Подготовленные фрукты переложить в салатник, заправить сметаной и украсить клубникой.
Яблоко 50 г, киви 30 г, банан 30 г, мандарин 30 г, клубника 30 г, сметана 10- или 15%-ной жирности 20 грамм
Отварной язык с зеленым горошком и курагой
Тщательно вымыть говяжий язык и отварить в кастрюле (в течение 3—4 ч). Посолить за 1 ч до окончания варки. Когда язык будет готов, залить холодной водой, вынуть и снять кожу. Нарезать тонкими ломтиками. В качестве гарнира подать подогретый зеленый горошек и предварительно ошпаренную курагу.
Язык отварной 100 г, зеленый горошек 20 г, курага 15 грамм
5 стол диета рецепты блюд из мяса и птицы
Вареное мясо с яблоками, запеченное в молочном соусе
Нежирное мясо отварить и разрезать на несколько тонких ломтиков. Из молока и муки приготовить молочный соус. Яблоки очистить от кожуры и сердцевины, разрезать на тонкие кружочки. Сковороду смазать маслом, дно выложить кружочками яблок, на яблоки положить мясо вперемешку с оставшимися яблоками, сверху залить молочным соусом, сбрызнуть растопленным маслом и запечь в духовке.
Мясо говяжье 150 г, масло сливочное 10 г, молоко 75 мл, мука пшеничная 5 г, яблоки 100 грамм
Голубцы с вареным мясом и рисом
Кочан капусты (без коРчерыжки) сварить в подсоленной воде до полуготовности, разобрать листья и с каждого листа срезать стебель. Мясо сварить и пропустить через мясорубку, соединить с вареным рисом и рубленой зеленью, хорошо вымешать и разложить подготовленный фарш на листья. Листья завернуть так, чтобы они не разворачивались, сложить в кастрюлю, залить овощным отваром от капусты и поставить на огонь. После того как закипят, посолить. Нарезать и положить помидоры, варить на небольшом огне до готовности. Подать к столу со сметаной.
Капуста 250 г, мясо 100 г, рис 20 г, петрушка 5 г, помидоры 30 г, сметана 10 грамм
Запеканка из вареной курицы и овощей
Мясо вареной курицы дважды пропустить через мясорубку, смешать с 25 г молочного соуса и соединить с 1/2 взбитого белка. Полученный фарш выложить на смазанную растительным маслом сковороду и на пару довести до полуготовности. Одновременно морковь и цветную капусту тушить в кастрюле с 5 г масла. Готовые овощи протереть через сито, смешать с оставшимся белком, выложить на куриный фарш, сбрызнуть растопленным маслом и запечь в духовке.
Куриное мясо 100 г, мука пшеничная 10 г, молоко 50 мл, масло сливочное 10 г, морковь 40 г, капуста цветная 50 г, 1 яичный белок, масло растительное 10 мл.
Мясной сырок
Отварное мясо пропустить 2 раза через мясорубку, фарш тщательно смешать с натертым сыром, маслом и бешамелью. Придать форму лепешки и посыпать мелко нашинкованной зеленью.
Вареное мясо 60 г, сыр 15 г, масло сливочное 10 г, молоко 100 мл, мука 10 грамм
Макаронник с отварным протертым мясом и курагой
Мясо отварить, пропустить 2 раза через мясорубку, добавить соль, припущенный в воде лук. Макароны отварить в подсоленной воде, откинуть на дуршлаграмм Глубокий противень смазать растительным маслом, выложить ровным слоем макароны, сверху разложить мясной фарш, смешанный с нашинкованной курагой. Макаронник залить соусом: взбить яйцо, добавить соль, сахар, молоко. Перед подачей к столу посыпать зеленью.
Мясо говядины 90 г, репчатый лук 15 г, макароны 70 г, курага 20 г, масло растительное 5 мл, яйцо 1/4 шт., молоко 30 мл, сахар 5 грамм
Индейка отварная в молочном соусе
Подготовленные куски индейки положить в сотейник, налить немного воды и тушить под крышкой на слабом огне до готовности. Из подсушенной муки, сливочного масла и молока приготовить молочный соус, залить им куски индейки и довести до кипения.
Индейка 140 г, молоко 50 мл, мука пшеничная 5 г, масло сливочное 5 грамм
5 стол диета рецепты блюд из рыбы
 Морской окунь отварной
Морской окунь отварной
Рыбу очистить, промыть, разделить на порционные куски и отварить в подсоленной воде, добавив зелень петрушки и нашинкованную морковь.
Морской окунь 100 г, морковь 10 г, петрушка 5 грамм
Судак, запеченный в сметане
Как готовить судак, запеченный в сметане: Филе судака припустить в небольшом количестве воды, затем переложить на сковороду, залить сметанным соусом и запечь в духовке.
Что нужно для судака, запеченного в сметане: Судак 65 г, соус сметанный 30 грамм
Пикша на пару с маслом
Рыбу почистить, промыть и варить на пару 30 мин. В готовом виде подать с растопленным сливочным маслом и зеленью.
Пикша 100 г, масло сливочное 5 г, зелень петрушки и укропа 5 грамм
Минтай, запеченный в кефире с морковью и сладким перцем
Рыбу почистить, промыть, освободить от костей и разрезать на порции. Почистить морковь, натереть на крупной терке, красный перец почистить и нарезать тонкими пластинками. Рыбу выложить на смазанный растительным маслом противень, предварительно посолив. На рыбу равномерным слоем выложить морковь и сладкий красный перец. Подготовленную рыбу залить кефиром и поставить в духовку на 30—40 мин.
Филе минтая 100 г, морковь 40 г, сладкий перец 30 г, кефир 50 мл, масло растительное 5 мл.
Хек, припущенный с овощами
Филе хека разделить на порции и выложить на смазанную растительным маслом сковороду. Затем почистить и нарезать кубиками кабачок и сладкий перец, а морковь — круглыми пластинками, переложить подготовленные овощи к рыбе, добавить молока, посолить и припустить до готовности.
Филе хека 100 г, кабачок 30 г, сладкий перец 30 г, морковь 30 г, молоко 50 мл, растительное масло 10 мл.
5 стол диета рецепты блюд из яиц и творога
 Белковый омлет с овощами
Белковый омлет с овощами
Капусту, кабачки нашинковать, морковь натереть на крупной терке, переложить в сотейник и припустить в молоке с маслом до готовности. Взбить яичные белки, смешать с молоком, залить овощи и посыпать зеленью. Запечь в духовке, предварительно смазав сметаной.
Капуста белокочанная 30 г, кабачок 30 г, морковь 30 г, зелень петрушки 5 г, молоко 50 мл, масло сливочное 10 г, 2 яичных белка, сметана 10- или 15%-ной жирности 10 грамм
Омлет, варенный на пару
Яйца взбить, добавить соль, молоко, сливочное масло и приготовить на пару.
Яйца 2 шт., молоко 50 мл, масло сливочное 5 грамм
Пудинг творожный
Творог протереть, добавить яичный желток, сахар, молоко, всыпать манную крупу, хорошо вымешать. Белки яиц взбить и ввести в творожную массу. Подготовленную массу выложить в глубокий противень, смазанный растительным маслом и посыпанный сухарями. Сверху смазать сметаной и запечь в духовке.
Нежирный творог 100 г, крупа манная 10 г, яйцо 1/4 шт., молоко 40 мл, сахарный песок 10 г, сметана 10- или 15%-ной жирности 10 г, сухари 2 г, растительное масло 3 мл.
Сырники с морковью
Морковь натереть на крупной терке и тушить с 5 г сливочного масла и небольшим количеством воды до тех пор, пока вся жидкость не выпарится. Мелко нарезать курагу, предварительно обдав ее кипятком. Творог протереть, добавить яйцо, муку, часть сметаны, сахар, курагу и морковь. Все это тщательно вымешать, сформовать сырники, обвалять их в муке и запечь в духовке, предварительно полив сырники сметаной.
Творог 120 г, мука пшеничная 30 г, 1/2 яйца, сахарный песок 15 г, курага 15 г, морковь 20 г, масло сливочное 10 г, сметана 10- или 15%-ной жирности 30 грамм
Лапшевник с творогом
Лапшу отварить, соединить с протертым творогом, вымешать, добавить сахар, яйцо, выложить в форму, смазанную растительным маслом, полить сметаной и запечь в духовке.
Диетический творог 75 г, лапша 60 г, яйцо 1/2 шт., сахарный песок 10 г, растительное масло 5 мл, сметана 10- или 15%- ной жирности 25 грамм
Вареные шарики из творога с медом
Творожную массу приготовить как для сырников. Нежирный творог смешать с яйцом, мукой, хорошо вымешать массу и сформовать шарики (в виде тефтелей). Отварить в подсоленной воде, после того как закипят, выключить огонь и дать постоять на плите. Подать с медом и сметаной.
Творог 100 г, яйцо 1/2 шт., мука пшеничная 15 г, мед 20 г, сметана 30 грамм
Нежирный творог со сметаной и брусникой
Творог растереть, полить сметаной и помятой брусникой с сахаром.
Нежирный творог 100 г, сметана 10- или 15%-ной жирности 20 г, брусника с сахаром 30 грамм
5 стол диета рецепты блюд из макарон
Плов из риса с черносливом, изюмом и морковью
Приготовление плова из риса с черносливом: Рис перебрать, промыть, засыпать в кипящую подсоленную воду и варить до полуготовности. Отдельно припустить в воде до мягкости нашинкованную морковь, добавив чернослив и изюм. К черносливу, изюму и моркови переложить рис, накрыть крышкой и варить до готовности. Подать к столу со сливочным маслом.
Что нужно для плова из риса с черносливомРис 50 г, изюм 15 г, чернослив 25 г, морковь 30 г, вода 100 мл, масло сливочное 15 грамм
Пудинг из вермишели с отварной индейкой
Индейку отварить и промолоть в мясорубке. Вермишель отварить в подсоленной воде и откинуть на дуршлаграмм Затем положить в глубокую миску, залить горячим молоком, остудить, положить яйцо, сливочное масло, добавить индейку, все тщательно размешать, посолить и выложить на противень, смазанный растительным маслом, запечь в духовке. Подать к столу со сметаной.
Индейка 80 г, вермишель 70 г, молоко 50 мл, масло растительное 5 мл, яйцо 1/4 шт., масло сливочное 5 грамм.
Диета номер 5 меню – рецепты из овощей
Капустная запеканка
Свежую капусту нарубить и припустить в небольшом количестве воды. Сыр натереть. Капусту, манную крупу, масло, яйца, сыр смешать и уложить в смазанный растительным маслом сотейник, добавить сметану, посыпать толчеными сухарями и запечь в духовке. При подаче полить сметаной.
Капуста 170 г, крупа манная 15 г, 1/2 яйца, масло сливочное 10 г, сухари 5 г, сыр голландский 5 г, сметана 10- или 15%-ной жирности 35 грамм
Котлеты морковно-яблочные запеченные
Морковь нарезать тонкой соломкой и припустить в воде с добавлением сливочного масла. Добавить нарезанные яблоки и сахар, потушить еще 5 мин. Затем всыпать манную крупу, вымешать, соединить со взбитым белком и охладить. Из полученной массы сформовать котлеты, обвалять их в сухарях, полить маслом и запечь в духовке, подать к столу со сметаной.
Морковь 100 г, яблоки 100 г, яичный белок 1 шт., масло сливочное 10 г, манная крупа 10 г, сахарный песок 5 г, сметана 30 г, сухари 10 грамм
Каша из тыквы
Тыкву, очищенную от кожицы и семян, нарезать мелкими кубиками, припустить с добавлением молока и сливочного масла до мягкости. Затем постепенно всыпать манную крупу, добавить соль, сахар и варить до готовности. К столу подать с кусочком сливочного масла.
Тыква 250 г, молоко 40 мл, масло сливочное 10 г, крупа манная 30 г, сахарный песок 10 грамм
Брюссельская капуста отварная
Срезать кочанчики со стебля, промыть, ПОЛО ожить в подсоленную воду и варить до готовности. К столу подать со сливочным маслом.
Капуста 250 г, масло сливочное 10 грамм
Диетический стол 5 меню на день
Точного соблюдения не требуется – это ориентировочный вариант
• 1-й завтрак: рыба отварная, каша
овсяная, чай.
• 2-й завтрак: творог, отвар шиповника.
• Обед: суп перловый с овощами или вегетарианский протертый, котлеты мясные паровые или морковное пюре, желе фруктовое.
• Полдник: яблоки печеные.
• Ужин:омлет паровой, каша рисовая молочная, чай.
Через 2 – 3 недели после операции на ЖКТ рекомендуется соблюдение диеты № 5, описанной подробно в рубрике Диеты при болезнях пищеварения, посвященной лечебному питанию при заболеваниях ЖКТ. При всех хронических заболеваниях печени и желчного пузыря, язвенной болезни желудка или двенадцатиперстной кишки, а также после удаления желчного пузыря рекомендуются стол № 5 и стол № 5а.
xn——6kcpfdaaudd7a2a6d7d.xn--p1ai
меню на неделю с рецептами
Таблица разрешенных и нежелательных продуктов для диеты 5 стола:
| Продукты и блюда | Что можно | Что нельзя |
| Мясо, птица, рыба | Нежирные, без сухожилий, кожи | Жирные сорта мяса и рыбы, субпродукты, копчености, консервы |
| Крупы | Предпочтительны гречка и овсянка | Нежелательна перловка |
| Яйца | Всмятку, пашот, белковый омлет | Сваренные вкрутую, приготовленные в виде яичницы |
| Хлеб, выпечка | Хлеб вчерашней выпечки, несдобные изделия, сухие бисквиты | Свежий хлеб, сдобная и слоеная выпечка |
| Напитки | Кофе и чай с молоком, кисели, компоты, соки | Крепкий черный кофе, какао, газировка, холодные напитки |
Диета рассчитана примерно на 10-14 дней. Подробнее о ее продолжительности и разрешенном наполнении следует расспросить врача.
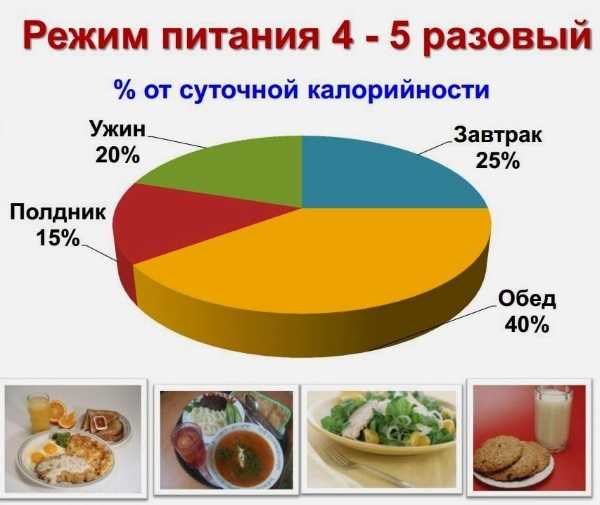
- Совет диетолога. Физиологами установлено, что факт приема пищи — отличный стимулятор поступления желчи в двенадцатиперстную кишку. Самое простое желчегонное средство — это прием пищи. Есть надо понемногу, не реже 4-5 раз в день, желательно в одно и то же время. Вторым завтраком и полдником могут быть бутерброды с сыром, отварное мясо или рыба, яблоко.
Переедание, обильный прием пищи оказывают неблагоприятное влияние на печень и желчный пузырь, способствуют возникновению спазмов желчных путей и болевому приступу.
Разновидности диеты стол №5
 Рацион стола №5 рассчитывается заранее на неделю с учетом разновидности диеты (фото: jojo-moka.com)
Рацион стола №5 рассчитывается заранее на неделю с учетом разновидности диеты (фото: jojo-moka.com)Примерное меню на неделю рассчитывается в зависимости от типа диеты №5. Это могут быть разновидности пятого стола, которые врач рекомендует при разных заболеваниях печени и желчевыводящей системы.
Диета при жировом гепатозе печени предусматривает сокращение в меню жиров до 70 г/сут. Диета 5а назначается при обострениях холецистита, гепатита, желчнокаменной болезни. В рецептах блюд для диеты 5а надо минимизировать продукты, содержащие холестерин.
Диета 5п по Певзнеру рекомендована при хроническом панкреатите. Стол 5п отличается от других разновидностей этой системы питания сокращением разрешенных углеводов до 200 г/сут. Рецепты блюд диеты 5п не должны содержать цельных яиц, пряностей и специй.
Стол 5щ показан после операции по удалению желчного пузыря, рецепты блюд на каждый день предусматривают значительное сокращение жиров и соли.
При липотропно-жировой разновидности стола номер 5 рецепты, наоборот, включают не менее 110 г жиров в день. Они необходимы для того, чтобы желчь не застаивалась. Меню рассчитывают заранее по дням и включают в рацион все нутриенты в нужном количестве. За основу берут базовое меню на каждый день для диеты стол №5.
Меню на понедельник
 Рыбные зразы с черносливом, приготовленные на пару (фото: wowfood.club)
Рыбные зразы с черносливом, приготовленные на пару (фото: wowfood.club)1-й завтрак: овсянка на воде, ржаной хлеб с маслом и кусочек сыра, чай.
2-й завтрак: печеное яблоко.
Обед: рисовый суп с яйцом, паровые рыбные зразы, ягодный морс.
Полдник: 100 г домашнего йогурта, галетное печенье.
Ужин: творожно-морковная запеканка, отвар шиповника.
На ночь: кисель.
Блюдо дня: паровые рыбные зразы. Для приготовления понадобится 400 г филе нежирной рыбы (треска, хек, минтай), ломтик пшеничного хлеба без корочки, яйцо, 8 штук заранее запаренного чернослива без косточек, 2 столовые ложки молока, чайная ложка сливочного масла, чайная ложка панировочных сухарей. Хлеб замочить в молоке и отжать, рыбное филе порезать кусочками. Сложить в блендер филе, хлеб и измельчить. Добавить в массу яйцо, щепотку соли и хорошо перемешать. Чернослив мелко порезать и смешать со сливочным маслом, панировочными сухарями. Руки смочить в воде, чтобы не прилипал рыбный фарш. Из фарша делаем лепешку, кладем на середину начинку, придаем зразе овальную форму и выкладываем в пароварку. Время приготовления – 20 минут. На гарнир можно подготовить отварную цветную капусту.
Меню на вторник
 Овощная запеканка с куриным фаршем (фото: dachadecor.ru)
Овощная запеканка с куриным фаршем (фото: dachadecor.ru)1-й завтрак: манная каша на воде с ложечкой клубничного варенья, яйцо всмятку, чай.
2-й завтрак: спелая груша.
Обед: овощной суп с манной крупой, паровые куриные котлеты.
Полдник: рисовый пудинг.
Ужин: запеканка из куриного фарша с овощами, чай.
На ночь: кефир.
Блюдо дня: запеканка из куриного фарша с овощами. Подготовить 500 г куриного фарша (желательно не использовать магазинный, а измельчить в блендере куриное филе). Почистить и помыть луковицу, красный болгарский перец, крупный помидор, 3 средних картофелины. Лук мелко порезать и перемешать с фаршем, добавить щепотку соли. Перец и помидор нарезать тонкими кружочками, а картофель натереть на крупной терке. Форму для выпечки смазать маслом и выложить фарш, разровнять. Сверху разместить слоем помидоры и перец. Далее выложить слой натертого картофеля и немного посолить. Полить сверху столовой ложкой оливкового масла и смазать сметаной. Натереть крупно 100 г любого сыра по вкусу и посыпать запеканку. Поставить в духовку на средний огонь, выпекать 40 минут.
Меню на среду
 Тушеное мясо с яблоками (фото: yandex.ru)
Тушеное мясо с яблоками (фото: yandex.ru)1-й завтрак: творожная запеканка с изюмом, чай.
2-й завтрак: 2 мандаринки.
Обед: гречневый суп, кусочек отварной говядины с морковным пюре.
Полдник: пудинг из манки.
Ужин: тушеная говядина с яблоками, чай.
На ночь: кисель.
Блюдо дня: тушеная говядина с яблоками. Для приготовления нужно взять кг говяжьей вырезки, по 2 крупные луковицы и моркови, 2-3 больших кисло-сладких яблока, 2-3 столовые ложки муки. Мясо нарезать крупными кусочками (3-4 см), обвалять в муке и быстро обжарить на растительном масле. В кастрюлю с толстыми стенками налить 4 столовые ложки растительного масла, порезать мелко лук и пассеровать в этом масле на среднем огне. Добавить мясо, тертую на крупной терке морковь, долить примерно 2 стакана воды, чтобы мясо было полностью покрыто, посолить и готовить на маленьком огне под крышкой 1,5 часа. Яблоки почистить, порезать крупными дольками и перемешать с мясом. Томить под крышкой еще 40 минут. Выключить огонь и дать настояться перед подачей еще 15 минут.
Меню на четверг
 Тыквенная каша с рисом (фото: qulady.ru)
Тыквенная каша с рисом (фото: qulady.ru)1-й завтрак: паровой омлет из 2 белков, салат из вареной свеклы с сыром, чай.
2-й завтрак: банан.
Обед: вегетарианский борщ, тыквенная каша с рисом.
Полдник: тертая сырая морковь с ложечкой сметаны.
Ужин: винегрет, кусочек отварного куриного филе, отвар шиповника.
На ночь: отвар шиповника.
Блюдо дня: тыквенная каша с рисом. 700 г тыквенной мякоти порезать кубиками, сложить в кастрюлю, залить 100 мл воды и довести до кипения, тушить 10 минут. Долить полтора стакана молока, всыпать 2 столовые ложки сахара и щепотку соли, перемешать и довести до кипения. Затем всыпать половину стакана промытого риса, разровнять и не перемешивать. На маленьком огне под крышкой варить 30 минут до полной готовности риса. Выключить огонь, перемешать кашу, раздавливая кусочки тыквы, добавить маленький кусочек сливочного масла.
Меню на пятницу
 Запеченная рыба в сметанном соусе с брокколи (фото: god2019.net)
Запеченная рыба в сметанном соусе с брокколи (фото: god2019.net)1-й завтрак: сырники с курагой, ложечка сметаны, чай.
2-й завтрак: 150 г сладких ягод.
Обед: свекольник, паровые рыбные котлеты.
Полдник: творожная ватрушка, морковный сок, разведенный водой 1:1.
Ужин: рыба, запеченная в нежирной сметане с брокколи, компот из яблок.
На ночь: кефир.
Блюдо дня: запеченная рыба с брокколи. Филе нежирной рыбы 600 г порезать на порционные куски и посолить. 400 г брокколи разобрать на соцветия, опустить в кипящую воду и отварить 5 минут. Взбить в чашке 2 яйца и 200 г нежирной сметаны. Форму для запекания смазать маслом, выложить рыбу и капусту, залить сметанным соусом и поставить в разогретую духовку на средний огонь. Готовить 15 минут и сразу подавать к столу.
Меню на субботу
 Тефтели в молочном соусе (фото: static.1000.menu)
Тефтели в молочном соусе (фото: static.1000.menu)1-й завтрак: гречневая каша, кусочек сыра, чай.
2-й завтрак: запеченное с медом яблоко.
Обед: овощной суп-пюре, куриные тефтели, молочный соус.
Полдник: творожная запеканка.
Ужин: ленивые голубцы с рисом, чай.
На ночь: отвар шиповника.
Блюдо дня: куриные тефтели в молочном соусе. 500 г куриного филе измельчить в блендере. Размочить 3 небольших ломтика белой булки в воде, отжать и добавить к мясу. Луковицу почистить, помыть, мелко порезать и соединить с мясом. Фарш подсолить, хорошо вымешать, сформировать небольшие шарики. На сковороде разогреть 3 столовые ложки растительного масла и 30 г сливочного масла, высыпать столовую ложку муки и интенсивно размешать, чтобы не было комочков. Влить стакан молока, посолить, довести до кипения и проварить соус 10 минут при постоянном помешивании. Выложить тефтели в молочный соус, закрыть крышкой и готовить на маленьком огне полчаса.
Меню на воскресенье
 Кабачковый суп-пюре с гренками (фото: bm.img.com.ua)
Кабачковый суп-пюре с гренками (фото: bm.img.com.ua)1-й завтрак: творог с кусочками банана, ржаной хлеб с клубничным вареньем, чай.
2-й завтрак: печеное яблоко.
Обед: суп-пюре из кабачков, рыбные котлеты.
Полдник: ленивые вареники.
Ужин: тушеная капуста с креветками, отвар шиповника.
На ночь: кефир.
Блюдо дня: суп-пюре из кабачков. Подготовить небольшое куриное филе, 700 г молодых кабачков, по 2 картофелины и луковицы, 200 г плавленого сыра. Куриное филе отварить в л воды 20 минут после закипания. Почистить, помыть и порезать кубиками овощи. Мясо достать из бульона, положить картофель и варить 20 минут. Добавить лук и кабачки, варить еще 10 минут. Жидкость слить в чашку, овощи растереть в пюре блендером и влить бульон обратно. Нарезать кусочками сыр и куриное мясо, положить в суп, поставить на огонь и варить, помешивая, до полного растворения сыра. Подавать с пшеничными сухариками.
Совет диетолога. При избыточной массе тела полезно (только по назначению врача) проводить один раз в неделю разгрузочный день. При этом популярностью и хорошей переносимостью пользуется рисово-компотный разгрузочный день. В течение дня 5-6 раз выпивают по стакану компота (1,5 л на день) из сухих или свежих сладких фруктов. 2-3 раза в день к компоту добавляют рисовую кашу, сваренную на воде без сахара. Всего на день необходимо 1,2 кг свежих или 200-250 г сушеных фруктов и 50 г риса.
Рекомендуют также творожные или сырниковые разгрузочные дни. Примерно 400 г обезжиренного творога (в натуральном виде или для приготовления сырников) распределяют на 4-5 приемов в течение дня. Разрешается 2-3 стакана чая с молоком без сахара и стакан отвара шиповника.
Подробнее о рекомендациях по питанию согласно диете стол номер 5 смотрите в видео ниже.
hudey.net
РЕЦЕПТЫ | Рецепты для диеты 5п
В этом разделе я собрала рецепты для диеты 5 п (применяется при остром и хроническом панкреатите в стадии обострения, выздоровления и вне обострения).
Если есть что добавить — пожалуйста, пишите, добавляйте свои любимые диетические рецепты и делитесь тонкостями приготовления и поедания 🙂
Более подробно о диете 5п.
Каши:
Гречневая каша «Продел»
Гречневая каша
Овсяная каша (диетический вариант — на воде).
При переносимости:
Гречневая каша с печеными яблоками
Гречневая каша с цветной капустой
Гречнево-рисовая каша
Рисовая каша
Тыквенная каша с молоком и рисом.
Супы:
Диетический гречневый суп
Диетический картофельный суп
«Антигастритный» супчик
Очень быстрый овощной суп (использовать свежие или замороженные овощи, которые хорошо переносите, сливочное или растительное масло добавить в уже готовый суп).
Тыквенный суп при гастрите (лук и зелень — по переносимости).
Густой рисовый супчик (без фасоли, все дополнительные ингредиенты — по переносимости).
Овсяный суп-пюре с тыквой (тыкву не припускать, просто в отвар с тыквой добавить овсянку и варить до готовности, готовый — измельчить блендером).
Мясо, птица:
Отварная курица
Кабачки, фаршированные курицей
Тефтели (из курицы, яйцо — без желтка, каждый слой тефтелей пересыпать тертой морковью)
Диетические куриные тефтели
Котлеты паровые из мяса индейки
Куриные котлеты на пару (1-й вариант, для пароварки, можно без хлеба и без яиц (если используете яйца, то только белки (1-2), без желтков), куриную грудку на первых порах перемалывать блендером).
Говяжьи котлеты паровые (мясо лучше предварительно приварить).
Курица целиком в долговарке
При ремиссии:
Плов с вареной курицей
Террин из курицы с морковью и кабачками (на фото вверху).
Балык из индюшки (бутерброды с индюшиным балыком можно брать с собой на работу).
Мясной пирог с морковью (свинину можно заменить другим мясом).
Куриное суфле из вареного мяса (без майонеза! Форму, заполненную куриным фаршем, перед тем, как поставить в духовку, залить кипятком, чтобы покрыло).
Варено-запеченные куриные тефтели с черносливом и овощами
Курица в сладком соусе (масло можно добавить в уже готовое блюдо).
Птица с овощами
Рыба:
Рыба на пару
Рыбное филе с морковью
Диетические тефтельки из судака
При ремиссии:
Филе горбуши с пёстрыми овощными «жемчужинами» и креветками (вместо горбуши — более нежирная рыба, те овощи и компоненты, которые не переносите — исключить)
Филе рыбы тушеное с овощами (рыбу можно предварительно приварить, непереносимые овощи и специи — исключайте).
Творог:
Домашний творог
Бабка творожная на пару (количество яиц и муки уменьшаете по вкусу).
Творожная запеканка (200-300 г 5% творога, белок 1 яйца, сахар по вкусу).
Ленивые вареники (из 5% творога, можно готовить и на пару).
Королевская ватрушка с творогом и яблоками (10 г сливочного масла, 2 ст. л муки, 300 г 5% творога, 1-2 яйца (можно без желтков), 1-2 яблока без шкурки, 2-3 столовые ложки сахара, корица — при переносимости).
При ремиссии:
Творожное желе с пюре из груш и яблок.
Овощи:
Диетическая тыквенная каша
Морковный пудинг
Тыквенно-яблочная запеканка
Паровые котлеты из кабачков
Диетическая куриная запеканка с картофелем и морковью (диетический 3-й вариант).
Паровая брокколи со сливочным маслом.
Салаты:
Салат из вареной свeклы и моркови (при переносимости свеклы).
Десерты:
Печеные яблоки (без сахара)
Вне обострений:
Морковный пудинг (можно без сметаны, при непереносимости молока морковь притушить в воде).
Кисель из кураги или других сладких фруктов.
Компоты из любимых фруктов, а также разбавленные соки без сахара.
Творожное желе с пюре из груш и яблок
Яблочное пюре (можно вообще без сахара).
Яблочная пастила (также можно без сахара).
Печеные яблоки с карамелью (для карамели: 1 столовая ложка сахара, 5 г сливочного масла, 1 чайная ложка коньяка, 1 чайная ложка воды, столовая ложка изюма).
Абрикосовый зефир (количество сахара уменьшить по вкусу).
Снежки (без сливок, количество сахара уменьшить наполовину).
Диетическое галетное печенье «Мария»
Овсяное печенье ( и, как вариант, без молочных продуктов и пшеницы)
Безглютеновая выпечка:
Морковное печенье (безглютеновое)
Безглютеновый французский багет
Здесь вы можете подробнее прочитать:
более обобщенный раздел рецептов для диеты №5, подробнее о диете 5.
Внимание: Материалы, представленные на сайте, носят информационно-справочный характер и не являются медицинскими рекомендациями.
www.kuroed.com

 5 стол диета рецепты блюд
5 стол диета рецепты блюд




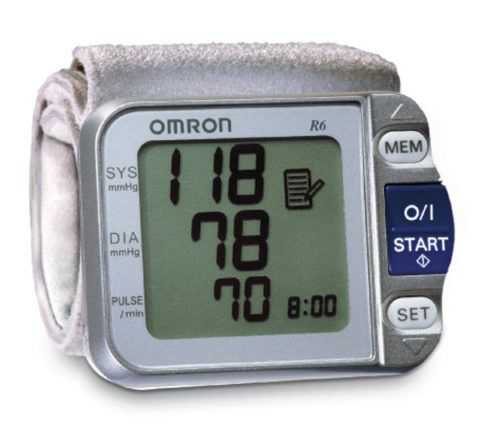


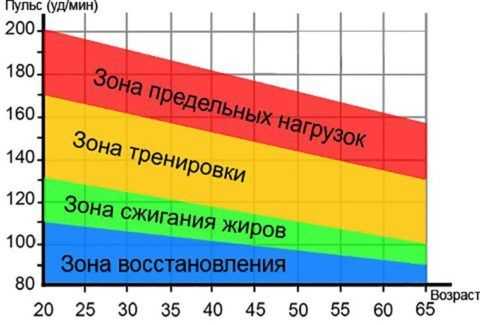


 днако, поводов для серьезного беспокойства нет, в период вынашивания ребенка ее сердце функционирует за двоих и способно выдержать такую нагрузку.
днако, поводов для серьезного беспокойства нет, в период вынашивания ребенка ее сердце функционирует за двоих и способно выдержать такую нагрузку.
 Переохлаждение или долгое пребывание на солнце, чрезмерное принятие кофеиносодержащих напитков или обильное застолье также могут повысить пульсацию. При устранении этих причин все восстановится.
Переохлаждение или долгое пребывание на солнце, чрезмерное принятие кофеиносодержащих напитков или обильное застолье также могут повысить пульсацию. При устранении этих причин все восстановится. У женщин более частый ритм сердца, чем у противоположного пола. Это обусловлено тем, что дамы более низкорослые, чем мужчины, поэтому их система кровообращения короче, что позволяет крови проходить круг за более короткий промежуток времени.
У женщин более частый ритм сердца, чем у противоположного пола. Это обусловлено тем, что дамы более низкорослые, чем мужчины, поэтому их система кровообращения короче, что позволяет крови проходить круг за более короткий промежуток времени. Какой пульс считается нормальным у женщин 40 лет? Многие зрелые женщины отмечают, что перейдя сороковую отметку, их организм замедляет свои обороты и начинает потихоньку стареть.
Какой пульс считается нормальным у женщин 40 лет? Многие зрелые женщины отмечают, что перейдя сороковую отметку, их организм замедляет свои обороты и начинает потихоньку стареть. После наступления менопаузы женщинам необходимо чаще проверять здоровье, чтобы исключить или же вовремя заметить болезнь.
После наступления менопаузы женщинам необходимо чаще проверять здоровье, чтобы исключить или же вовремя заметить болезнь.
 Для устранения спазмов в ситуациях, когда не показано оперативное вмешательство, практикуют комплексную этиотропную терапию:
Для устранения спазмов в ситуациях, когда не показано оперативное вмешательство, практикуют комплексную этиотропную терапию:






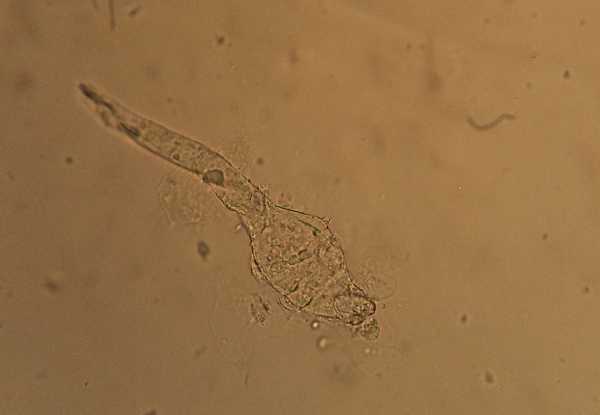
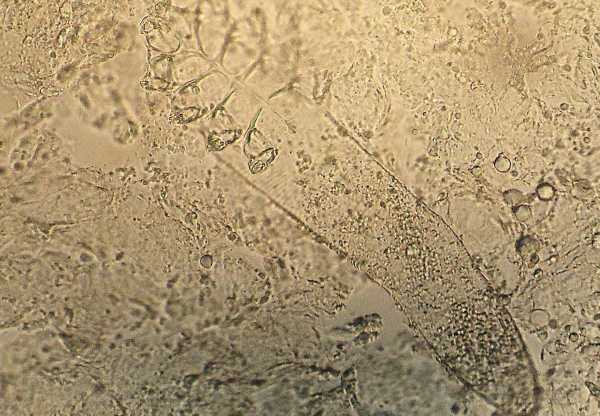
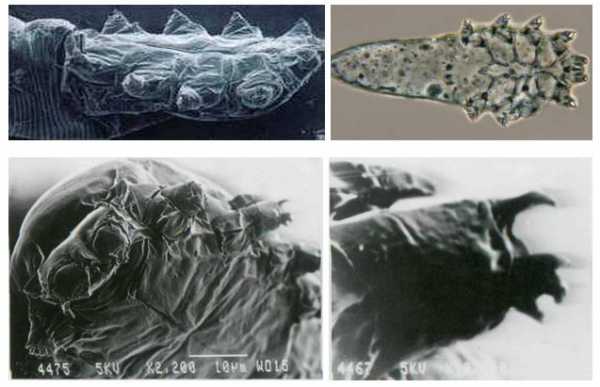
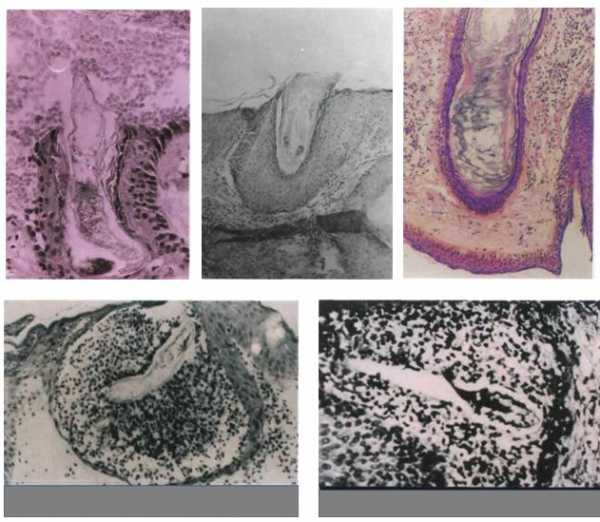
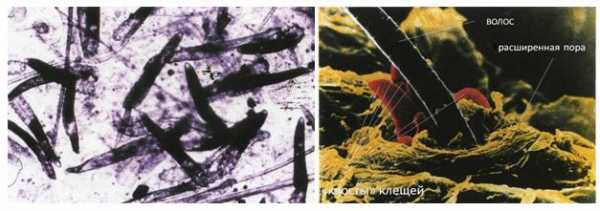
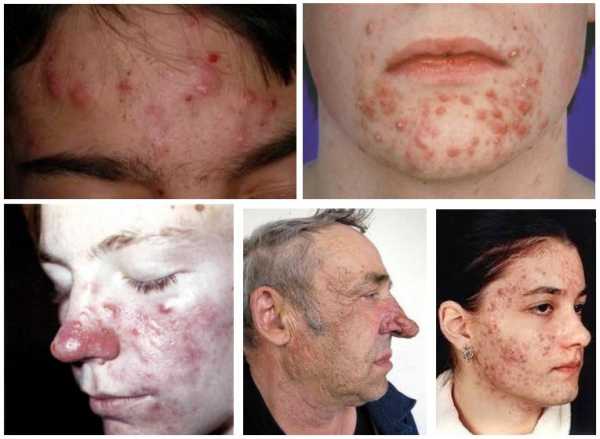
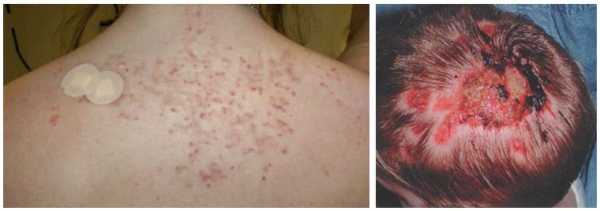
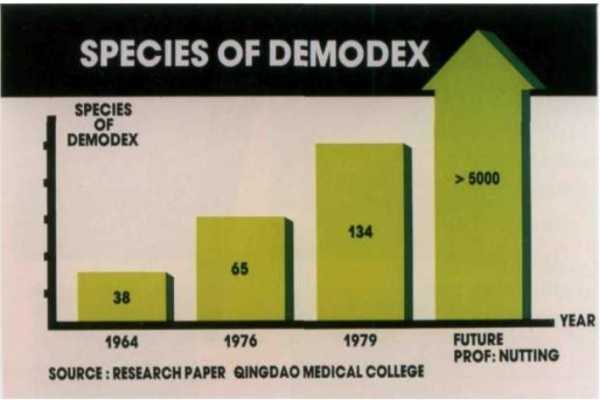
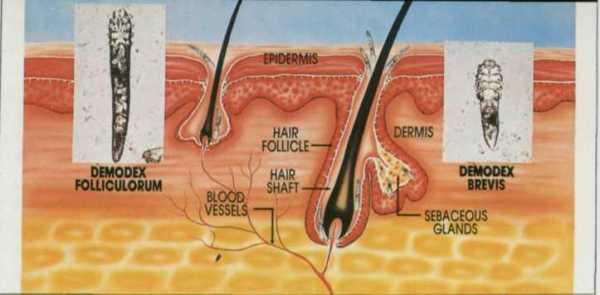
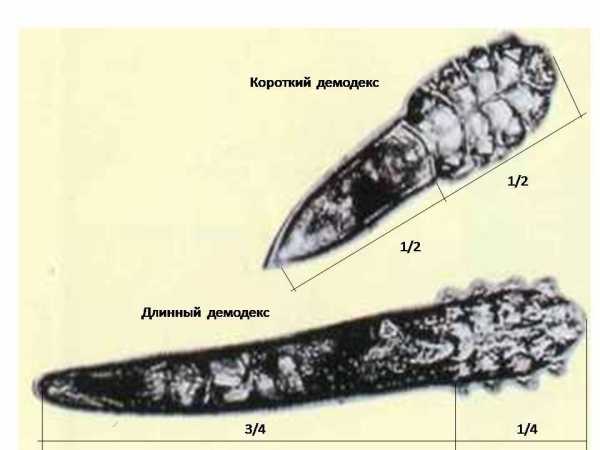

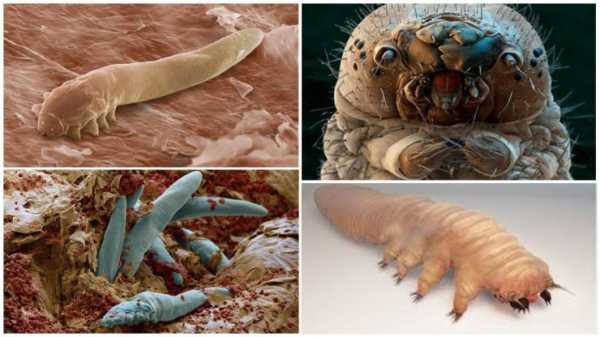




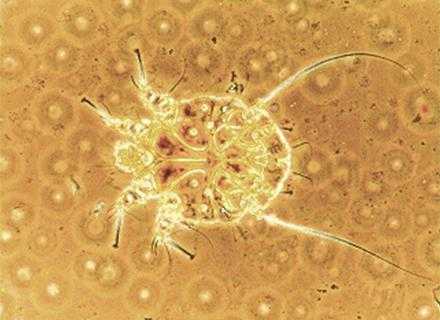






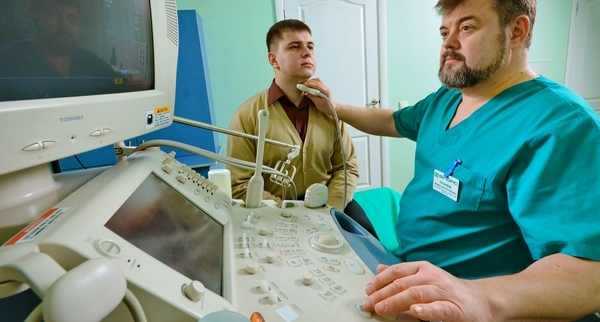
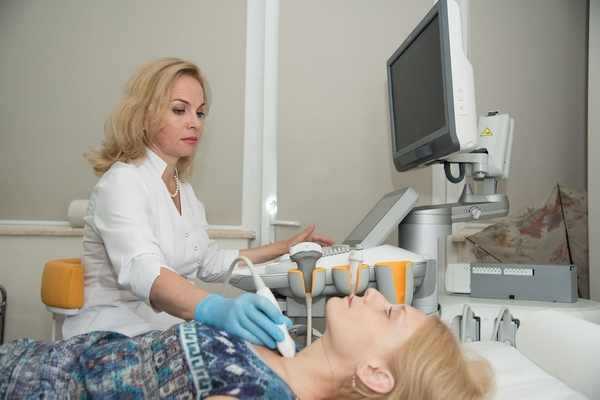
 Процедуру лучше делать сразу же после ее назначения лечащим врачом. Эндокринолог сам установит пациенту дату и время обследования, а также проконсультирует по поводу проведения диагностики и подготовки к ней.
Процедуру лучше делать сразу же после ее назначения лечащим врачом. Эндокринолог сам установит пациенту дату и время обследования, а также проконсультирует по поводу проведения диагностики и подготовки к ней. Подготовка к УЗИ щитовидной железы у пациенток женского пола не требует соблюдения определенных правил. Но во время менструального цикла все же нужно проконсультироваться с эндокринологом.
Подготовка к УЗИ щитовидной железы у пациенток женского пола не требует соблюдения определенных правил. Но во время менструального цикла все же нужно проконсультироваться с эндокринологом.
 Для детей обследование щитовидной железы очень важно, так как любая патология может повлиять на дальнейшее развитие маленького пациента.
Для детей обследование щитовидной железы очень важно, так как любая патология может повлиять на дальнейшее развитие маленького пациента.
 Скрининговое исследование регулярно проводят детям в районах с дефицитом йода, плохой экологией.
Скрининговое исследование регулярно проводят детям в районах с дефицитом йода, плохой экологией. Детям и взрослым перед УЗИ щитовидки есть разрешается, но желательно за пару часов до процедуры.
Детям и взрослым перед УЗИ щитовидки есть разрешается, но желательно за пару часов до процедуры. Родителям маленьких деток хорошо заранее продумать, чем они смогут отвлекать малыша, пока ему будут делать УЗИ: любимая игрушка, телефон, планшет. Если ребенок будет лежать спокойно, специалист сможет все тщательно рассмотреть.
Родителям маленьких деток хорошо заранее продумать, чем они смогут отвлекать малыша, пока ему будут делать УЗИ: любимая игрушка, телефон, планшет. Если ребенок будет лежать спокойно, специалист сможет все тщательно рассмотреть. Процедура УЗИ безболезненная, не требует использования никаких дополнительных инструментов. Время обследования – не более 20 минут.
Процедура УЗИ безболезненная, не требует использования никаких дополнительных инструментов. Время обследования – не более 20 минут. Паращитовидные железы на УЗИ не видны.
Паращитовидные железы на УЗИ не видны. При образовании узелков или предпосылках к патологии проверяться нужно намного чаще – раз в 6-12 месяцев.
При образовании узелков или предпосылках к патологии проверяться нужно намного чаще – раз в 6-12 месяцев. В процессе прохождения между границами тканей разной толщины, отражение звука происходит не одинаково. Датчик, который выполняет функцию приема отраженного эхосигнала, преобразует их в графические символы, которые в дальнейшем фиксируются на мониторе аппарата и при желании распечатываются на специальной фотографической бумаге.
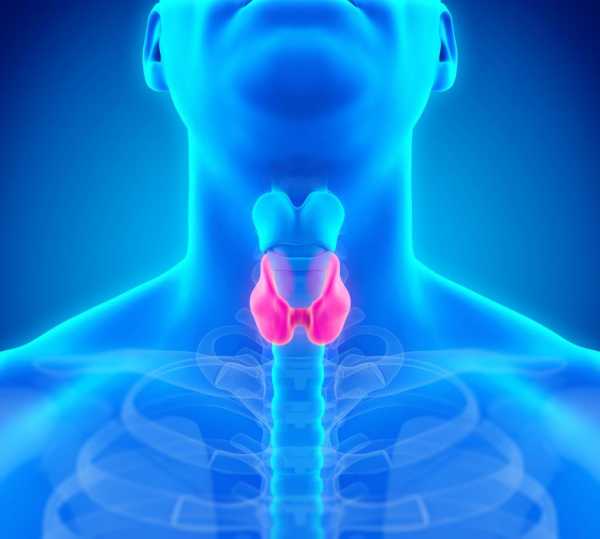
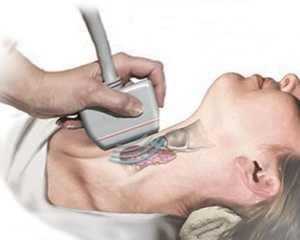
В процессе прохождения между границами тканей разной толщины, отражение звука происходит не одинаково. Датчик, который выполняет функцию приема отраженного эхосигнала, преобразует их в графические символы, которые в дальнейшем фиксируются на мониторе аппарата и при желании распечатываются на специальной фотографической бумаге. Щитовидная железа, или сокращенно «щитовидка», это железа, входящая в эндокринную систему (система регулирования работы внутренних органов с помощью гормонов, которые выделяют эндокринные клетки в кровь) хранящая йод и выделяющая гормоны, содержащие йод. Регулирует метаболизм, рост клеток и рост всего организма в общем. Щитовидная железа находится в шее перед трахеей под гортанью. По виду напоминает бабочку, находящуюся на поверхности хряща.
Щитовидная железа, или сокращенно «щитовидка», это железа, входящая в эндокринную систему (система регулирования работы внутренних органов с помощью гормонов, которые выделяют эндокринные клетки в кровь) хранящая йод и выделяющая гормоны, содержащие йод. Регулирует метаболизм, рост клеток и рост всего организма в общем. Щитовидная железа находится в шее перед трахеей под гортанью. По виду напоминает бабочку, находящуюся на поверхности хряща.
 тиреотоксикоз;
тиреотоксикоз;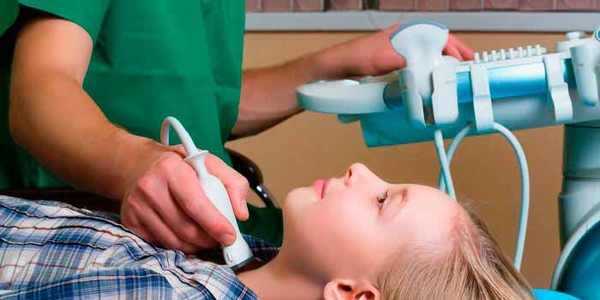

 Для улучшения желчеобразования используют тысячелистник, шиповник, цикорий, а для оттока – душицу, одуванчик, ромашку, мяту. Некоторые травы, такие как расторопша и пижма, обладают всеми этими свойствами. Полезно пить свежеприготовленный свекольный сок (треть стакана до еды), а также отвар календулы.
Для улучшения желчеобразования используют тысячелистник, шиповник, цикорий, а для оттока – душицу, одуванчик, ромашку, мяту. Некоторые травы, такие как расторопша и пижма, обладают всеми этими свойствами. Полезно пить свежеприготовленный свекольный сок (треть стакана до еды), а также отвар календулы.






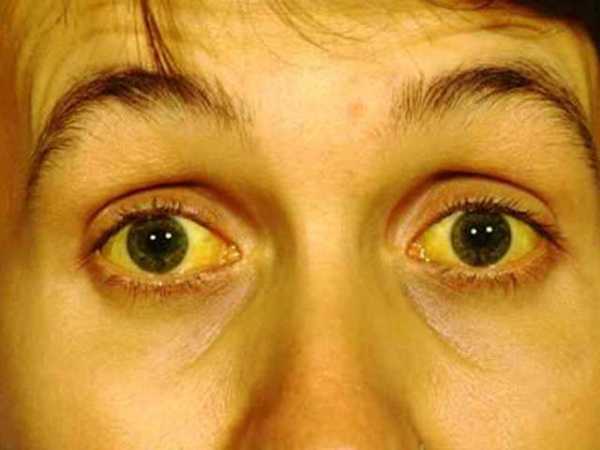
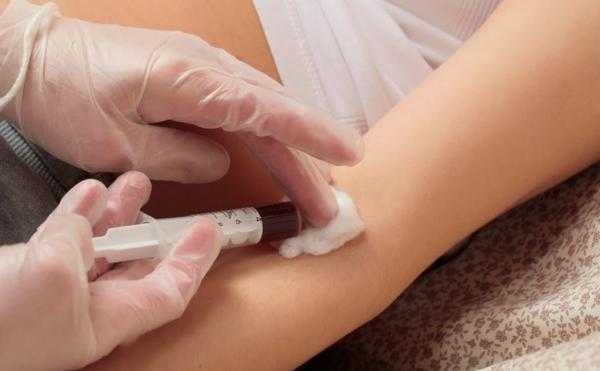





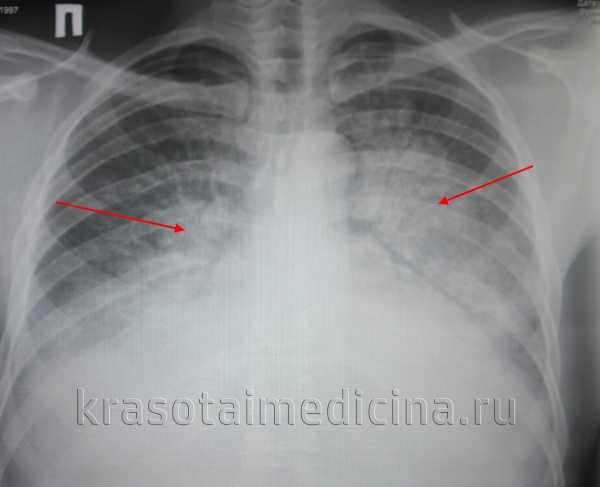
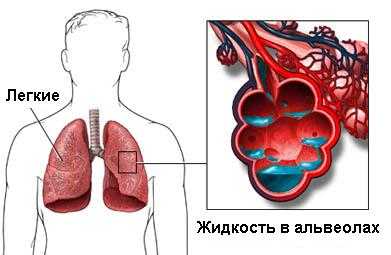
 Болезни верхних и нижних дыхательных путей – аденоидит, подсвязочный ларингит, бронхит, бронхиальная астма, пневмония.
Болезни верхних и нижних дыхательных путей – аденоидит, подсвязочный ларингит, бронхит, бронхиальная астма, пневмония.
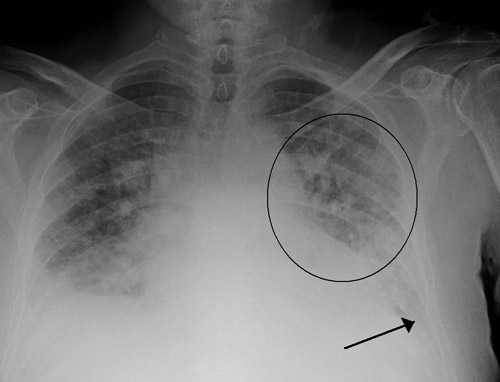
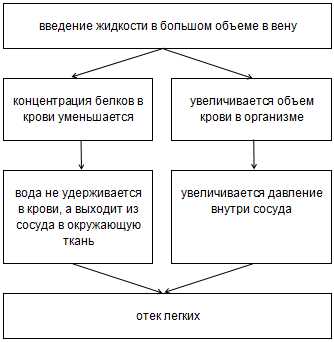
 Пациентам после кардиогенного отека легких, следует лечить основное заболевание, повлекшее за собой такое опасное состояние. Для этого необходимо постоянно принимать препараты по назначению врача, например, ингибиторы АПФ (эналаприл, лизиноприл, престариум и др) и бета-адреноблокаторы (пропранолол, метопролол и др). Достоверно доказано, что эти препараты существенно снижают риск развития осложнений и внезапной смерти при болезнях сердца. Кроме медикаментозного лечения, рекомендуется соблюдать диету с уменьшением содержания соли в пище до 5 мг в сутки и с объемом потребляемых жидкостей до 2 л в сутки.
Пациентам после кардиогенного отека легких, следует лечить основное заболевание, повлекшее за собой такое опасное состояние. Для этого необходимо постоянно принимать препараты по назначению врача, например, ингибиторы АПФ (эналаприл, лизиноприл, престариум и др) и бета-адреноблокаторы (пропранолол, метопролол и др). Достоверно доказано, что эти препараты существенно снижают риск развития осложнений и внезапной смерти при болезнях сердца. Кроме медикаментозного лечения, рекомендуется соблюдать диету с уменьшением содержания соли в пище до 5 мг в сутки и с объемом потребляемых жидкостей до 2 л в сутки.







 Помочь в диагностике легочного отекания могут следующие лабораторные анализы:
Помочь в диагностике легочного отекания могут следующие лабораторные анализы:


 У детей легкие очень редко отекают по причине кардиологических недугов, чаще всего патология развивается на фоне аллергии или при вдыхании отравляющих веществ. Кроме того отечность легочной ткани может возникать на фоне врожденных и вторичных пороков сердца.
У детей легкие очень редко отекают по причине кардиологических недугов, чаще всего патология развивается на фоне аллергии или при вдыхании отравляющих веществ. Кроме того отечность легочной ткани может возникать на фоне врожденных и вторичных пороков сердца. Аллергический отек чаще всего как у взрослых, так и у детей вызывает укус насекомых, на яд которых у них наблюдается индивидуальная непереносимость. Отечность может появиться после укуса ос или пчел. Аллергическая реакция в виде отека может развиться и на фоне приема определенных медпрепаратов или после переливания компонентов крови.
Аллергический отек чаще всего как у взрослых, так и у детей вызывает укус насекомых, на яд которых у них наблюдается индивидуальная непереносимость. Отечность может появиться после укуса ос или пчел. Аллергическая реакция в виде отека может развиться и на фоне приема определенных медпрепаратов или после переливания компонентов крови.

 Если причиной отека является инфаркт, то летальный исход наступает буквально за несколько минут. В случае если причина кроется в почечной недостаточности в хронической стадии, то больной испытывает мучения несколько суток, при этом патология прогрессирует и человек погибает. Констатируют причину смерти – отек легких.
Если причиной отека является инфаркт, то летальный исход наступает буквально за несколько минут. В случае если причина кроется в почечной недостаточности в хронической стадии, то больной испытывает мучения несколько суток, при этом патология прогрессирует и человек погибает. Констатируют причину смерти – отек легких. Предрасполагающим фактором развития отека головного мозга является нарушение мозгового кровообращения. Отек легких, развивающийся от неконтролируемого приема наркотических средств приводит к гипоксии головного мозга.
Предрасполагающим фактором развития отека головного мозга является нарушение мозгового кровообращения. Отек легких, развивающийся от неконтролируемого приема наркотических средств приводит к гипоксии головного мозга.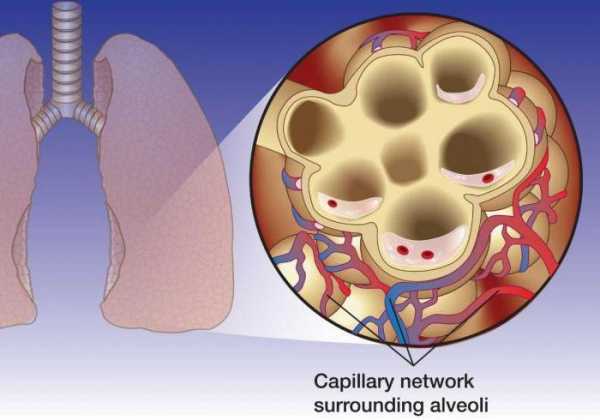
 Основные правила предоставления первой помощи:
Основные правила предоставления первой помощи: Независимо от того, что явилось причиной отека легких, лечение после его купирования осуществляется в реанимации лечебного учреждения, где проводят комплекс действий и манипуляций, направленных на облегчение самочувствия больного.
Независимо от того, что явилось причиной отека легких, лечение после его купирования осуществляется в реанимации лечебного учреждения, где проводят комплекс действий и манипуляций, направленных на облегчение самочувствия больного. Отек легких – это опасная патология, которая требует быстрого оказания медицинской помощи. Успех проводимых лечебных мероприятий находиться в зависимости от степени тяжести отека, его формы, а также наличия у больного сопутствующих болезней, например, порок сердца, гипертония, сердечная, почечная и печеночная недостаточность в хронической стадии.
Отек легких – это опасная патология, которая требует быстрого оказания медицинской помощи. Успех проводимых лечебных мероприятий находиться в зависимости от степени тяжести отека, его формы, а также наличия у больного сопутствующих болезней, например, порок сердца, гипертония, сердечная, почечная и печеночная недостаточность в хронической стадии.
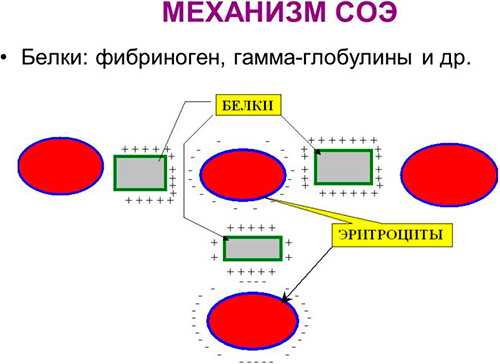

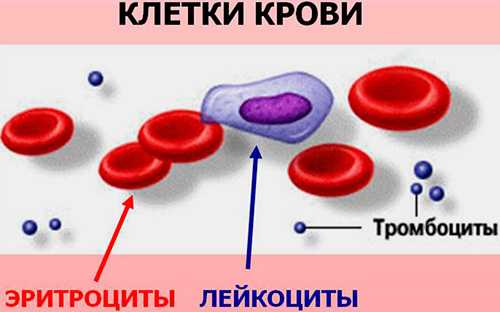
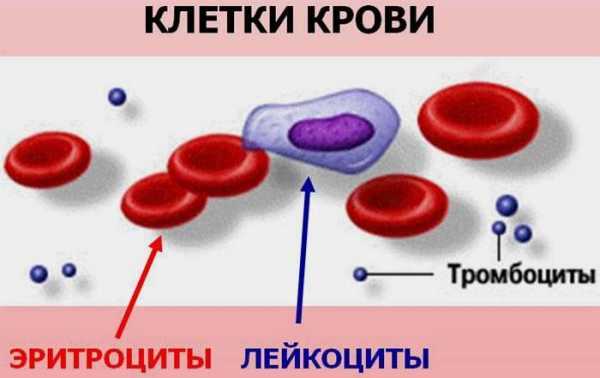
 Всем знакома ситуация, когда человек приходит в поликлинику с недомоганием. Он жалуется на насморк, боль в горле и слабость, но при этом вид у него цветущий, а температура соответствует нормальному уровню. Разрешит конфликт все тот же вышеупомянутый анализ. Увеличение уровня лейкоцитов и СОЭ в крови окончательно убедят врача в правдивости слов пациента. Все заболевания инфекционно-воспалительного характера сопровождаются увеличением скорости оседания эритроцитов: пневмония, туберкулез, пиелонефрит.
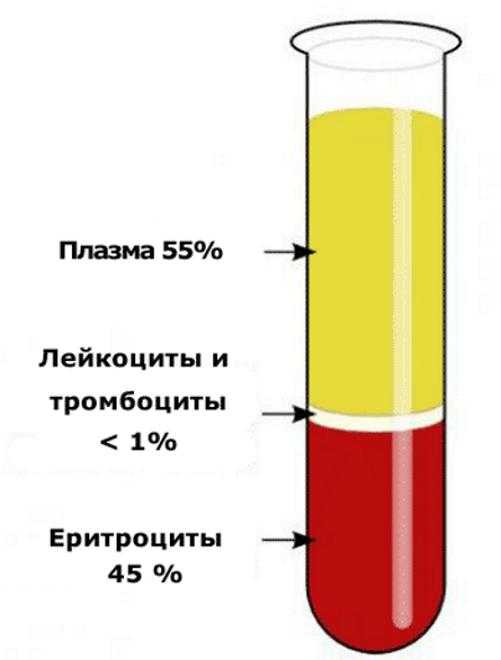
Всем знакома ситуация, когда человек приходит в поликлинику с недомоганием. Он жалуется на насморк, боль в горле и слабость, но при этом вид у него цветущий, а температура соответствует нормальному уровню. Разрешит конфликт все тот же вышеупомянутый анализ. Увеличение уровня лейкоцитов и СОЭ в крови окончательно убедят врача в правдивости слов пациента. Все заболевания инфекционно-воспалительного характера сопровождаются увеличением скорости оседания эритроцитов: пневмония, туберкулез, пиелонефрит. Результаты анализа крови очень информативны. Наряду с данными о содержании лейкоцитов, тромбоцитов они дают информацию и о том, какова скорость оседания эритроцитов (СОЭ). СОЭ является неспецифическим лабораторным показателем крови. Он отображает, в какой пропорции находятся между собой фракции белков плазмы. Его отклонение от нормы – это косвенный признак происходящего на момент сдачи крови воспалительного процесса или же патологических изменений.
Результаты анализа крови очень информативны. Наряду с данными о содержании лейкоцитов, тромбоцитов они дают информацию и о том, какова скорость оседания эритроцитов (СОЭ). СОЭ является неспецифическим лабораторным показателем крови. Он отображает, в какой пропорции находятся между собой фракции белков плазмы. Его отклонение от нормы – это косвенный признак происходящего на момент сдачи крови воспалительного процесса или же патологических изменений.
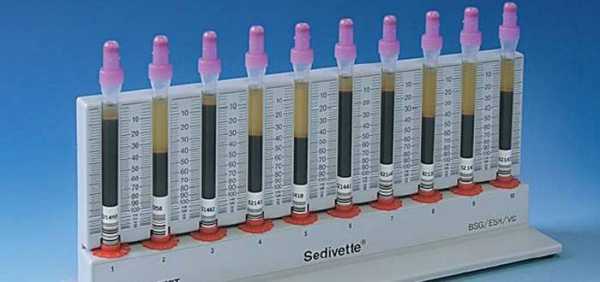


 Анализ, измеряющий скорость оседания эритроцитов в крови человека, является самым дешёвым и простым исследованием, которое врачи назначают для диагностирования острых реакций на воспаление. Расшифровка СОЭ позволяет узнать, с какой скоростью осядут эритроциты на дно пробирки под действием силы тяжести в течение одного часа в нормальных условиях (при отсутствии вибраций и комнатной температуре). Поскольку исследованию для определения скорости оседания эритроцитов поддается кровь, определить значения этого показателя по моче нельзя.
Анализ, измеряющий скорость оседания эритроцитов в крови человека, является самым дешёвым и простым исследованием, которое врачи назначают для диагностирования острых реакций на воспаление. Расшифровка СОЭ позволяет узнать, с какой скоростью осядут эритроциты на дно пробирки под действием силы тяжести в течение одного часа в нормальных условиях (при отсутствии вибраций и комнатной температуре). Поскольку исследованию для определения скорости оседания эритроцитов поддается кровь, определить значения этого показателя по моче нельзя.
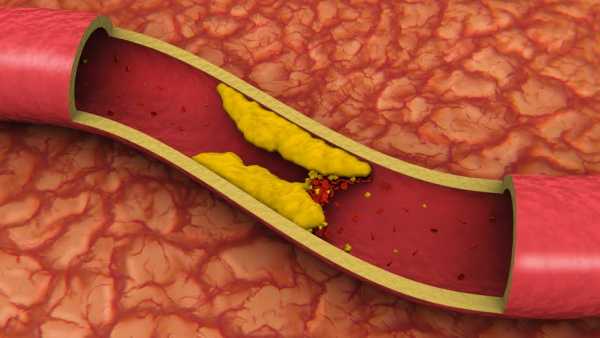




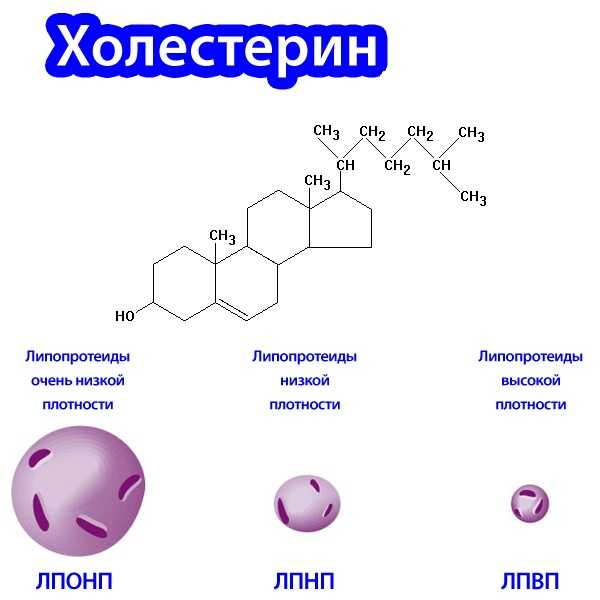 Понижать нужно только холестерин низкой и очень низкой плотности. В домашних условиях делать это можно регулярно
Понижать нужно только холестерин низкой и очень низкой плотности. В домашних условиях делать это можно регулярно



 При повышенном холестерине допустимо применение средства до полной нормализации показателей анализов.
При повышенном холестерине допустимо применение средства до полной нормализации показателей анализов.

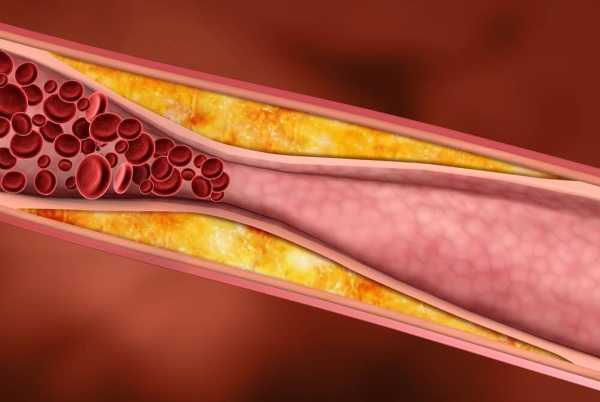





 Медикаменты могут только временно устранить проблему, которая возвращается после отмены лечения. При назначении статинов и фибратов, их прием часто становится пожизненным. Поэтому не следует пренебрегать профилактикой и игнорировать высокие цифры в анализе крови.
Медикаменты могут только временно устранить проблему, которая возвращается после отмены лечения. При назначении статинов и фибратов, их прием часто становится пожизненным. Поэтому не следует пренебрегать профилактикой и игнорировать высокие цифры в анализе крови.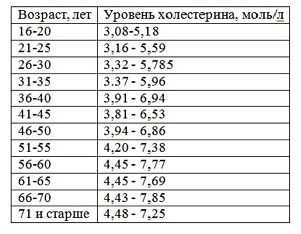

 Частыми причинами повышения липидов в крови являются:
Частыми причинами повышения липидов в крови являются: Существуют некоторые признаки, свидетельствующие о переизбытке липидов:
Существуют некоторые признаки, свидетельствующие о переизбытке липидов:
 Можно понизить холестерин, соблюдая некоторые рекомендации:
Можно понизить холестерин, соблюдая некоторые рекомендации: Настойку на основе прополиса можно приобрести в аптечных сетях. Употреблять по 10 капель за 30 минут до еды. Терапия составляет 90 дней.
Настойку на основе прополиса можно приобрести в аптечных сетях. Употреблять по 10 капель за 30 минут до еды. Терапия составляет 90 дней. Всем известно, что чеснок способен лечить многие заболевания. Обладая бактерицидными способностями, чеснок поможет укрепить иммунную систему. Растение содержит в своем составе множество питательных веществ, регулирующих уровень жировых отложений.
Всем известно, что чеснок способен лечить многие заболевания. Обладая бактерицидными способностями, чеснок поможет укрепить иммунную систему. Растение содержит в своем составе множество питательных веществ, регулирующих уровень жировых отложений. Проверенное средство от холестерина – отвар на основе следующих лекарственных растений:
Проверенное средство от холестерина – отвар на основе следующих лекарственных растений: Для устранения плохих липидов из кровеносной системы применяют следующий рецепт. Высушенные липовые цветки перемалывают в порошок, принимают по 5 г трижды в день, на протяжении одного месяца. Далее необходимо сделать перерыв на 14 дней, после чего повторить курс лечения.
Для устранения плохих липидов из кровеносной системы применяют следующий рецепт. Высушенные липовые цветки перемалывают в порошок, принимают по 5 г трижды в день, на протяжении одного месяца. Далее необходимо сделать перерыв на 14 дней, после чего повторить курс лечения.
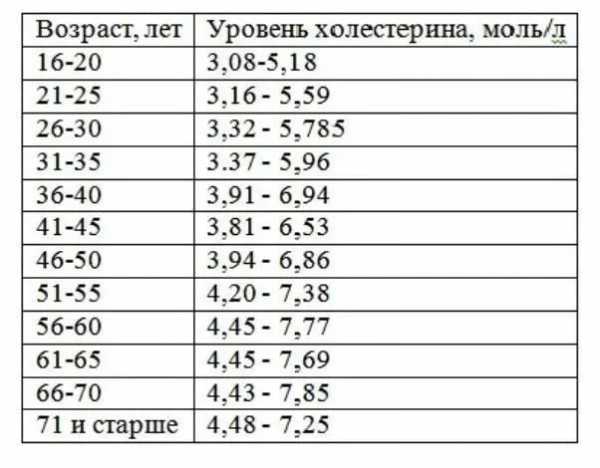






 Препарат, который исключительно стимулирует иммунитет и выпускается в форме раствора для ампул преимущественно. Применяется внутримышечно или капельницами по 6-12 мг. Происходит это раз в день, раз в два дня, или два раза в неделю — в зависимости от того, насколько болен человек и насколько ослаблен у него иммунитет.
Препарат, который исключительно стимулирует иммунитет и выпускается в форме раствора для ампул преимущественно. Применяется внутримышечно или капельницами по 6-12 мг. Происходит это раз в день, раз в два дня, или два раза в неделю — в зависимости от того, насколько болен человек и насколько ослаблен у него иммунитет.
 При герпесе на губах, который часто рецидивирует, рекомендуется применять таблетированные противовирусные средства. В отличие от местных препаратов, их активные компоненты всасываются в системный кровоток. Это подавляет активность инфекционных агентов не только в месте образования сыпи, но и во всем организме.
При герпесе на губах, который часто рецидивирует, рекомендуется применять таблетированные противовирусные средства. В отличие от местных препаратов, их активные компоненты всасываются в системный кровоток. Это подавляет активность инфекционных агентов не только в месте образования сыпи, но и во всем организме. Эти лекарства рекомендуется принимать только при наличии явных признаков иммунодефицита.
Эти лекарства рекомендуется принимать только при наличии явных признаков иммунодефицита. Инфекционные агенты начинают активно размножаться исключительно на фоне понижения общего или местного иммунитета.
Инфекционные агенты начинают активно размножаться исключительно на фоне понижения общего или местного иммунитета.