Что такое анализ крови на RW и его расшифровка
Если в вашей жизни по какой-то причине — серьёзной или пустяковой — замаячил стационар и вам необходимо собрать пакет документов для него, то в списке обязательных анализов будет некий загадочный анализ на RW. Что это, для чего и как расшифровать его результаты? Этот параметр для сдачи необходим не только для стационара. Вы также будете вынуждены сдать RW в том случае, если вам необходимо собрать пакет документов для санатория или любого другого места, где вас ждет проживание и скопление людей. Есть также определенная группа людей, которая вынуждена сдавать этот анализ постоянно, при каждом профилактическом осмотре. Итак, что же это за загадочный анализ и для чего его постоянно назначают на сдачу?
 Анализ на выявления сифилиса: особенности и методика проведения.
Анализ на выявления сифилиса: особенности и методика проведения.Что такое RW анализ крови
За этими двумя загадочными латинскими буквами кроется реакция Вассермана, которая известна науке уже более, чем сотня лет. В конце 19 и начале 20 веков страшным бичом современности был сифилис — обнаружить его на начальных стадиях было затруднительно, сам по себе вирус являлся очень заразным и смертельно опасным. В 1906 году немецкий иммунолог Вассерман изобрёл особый тест, который позволял производить достоверную диагностику даже в том случае, когда внешних проявлений вируса все еще не было. Через какое-то время за такие значительные достижения ему даже присвоили дворянский титул — настолько важными и прорывными оказались его способы диагностики. В России официально в арсенал врачей анализ RW был принят через 22 года в 1928 году, и с тех пор он является обязательным составляющим огромного числа типовых обследований.
Суть метода и его диагностическое значение
Сифилис — коварная болезнь. Длительное время после заражения обнаружить любые проявления невозможно не только в быту, но и при больничном осмотре. Человек, которого заразили сифилисом в результате контакта с больным, об этом не подозревает очень долгое время — и сам является переносчиком болезни, заражая окружающих, которые, в свою очередь, тоже заболевают и становятся заразными. Такая цепная реакция в свое время являлась просто бичом современности, и врачи попросту не понимали, как остановить такое распространение болезни, в некоторых местах напоминающее эпидемию. Озаботившись этим вопросом, Вассерман принялся за исследования крови тех, у кого сифилис был диагностирован. После длительного анализа оказалось, что парные комплексы, которые есть в крови больных, но нет в крови здоровых, притягиваются возбудителем. Это естественная реакция организма, который начинает защищать себя — парные комплексы, вместе с сопутствующими компонентами, не дают происходить гемолизу в результате заражения (распаду эритроцитов). Именно эти структуры “находит” и определяет RW крови. Здоровым людям такие структуры просто не нужны — без вируса эритроциты вне опасности.
Таким образом, реакция Вассермана — анализ, который выявляет наличие специфических структур, которые образуются только при наличии вируса сифилиса в крови, и обнаруживаются всегда, если сам вирус есть. Выраженность гемолиза бывает разная и позволяет провести градацию по установленной классификации в плюсах от одного до четырех. О том, что это значит, поговорим подробнее ниже.
Когда и для кого
Итак, кому необходимо сдать анализ на реакцию Вассермана? У этого исследования два разных значения — первое значение диагностическое, второе лечебное. Но, в целом, мы можем выделить следующие ситуации, когда RW будет необходима.
- При постановки окончательного диагноза после того, как первичный анализ выявил вирус сифилиса, RW исследование поможет вычислить стадию и степень заражения.
- При необходимости выяснения примерного времени заражения также может быть полезна RW, которая дает 50% достоверности на 4 неделе заражения и более 90% на 8 и позже.
- Совершенно незаменимо это исследование в тех случаях, когда течение болезни проходит или может проходить бессимптомно. При нейросифилисе и висцеральной форме Реакция Вассермана может спасти жизнь — только с ее помощью врачи могут диагностировать сифилис. До того, как в арсенале медицины появился этот анализ, такие больные часто умирали, так и не получив не то, что правильного лечения, но даже верной диагностики при жизни. Раньше очень часто случалось так, что диагноз ставили неправильный, лечили, но он оказывался неправильным и больной медленно умирал. Такую ситуацию решила RW.
- Врачи используют реакцию Вассермана не только в начале лечения или при постановке диагноза, но и в конце лечения для курирования выздоровления. Это исследование помогает понять, насколько действенной оказалась выбранная тактика лечения и с какими темпами идет выздоровление. А также вовремя увидеть, что лечение может быть остановлено и пациент больше не болен.
- Это исследование также применяется в судмедэкспертизе для различных целей, связанных с выявлением вируса сифилиса.
Кому нужно делать это исследование регулярно
Есть определенные группы лиц, которые должны постоянно сдавать кровь на реакцию Вассермана и отслеживать динамику изменений. Это, как правило, люди, которые работают в таких местах, где высок риск заражения. Как правило, те, кому никак не избежать исследований, это представители следующих профессий и групп:
- Любые предприятия, деятельность которых связана с производством продуктов питания. Сюда относятся сотрудники предприятий питания, пищевых комбинатов, а также продавцы, которые задействованы в розничной торговле.
- Медики, которые работают в поликлиниках, больницах, амбулаториях и так далее.
- Люди, которые состоят на учете по факту наличия наркотической зависимости.
- Доноры любых биологических материалов.
- Люди, которые контактируют с больными сифилисом.
- Люди, которые производят первое обращение в больницу или поликлинику обязательно должны пройти тест на реакцию Вассермана.
- Больные, которые находятся в процессе сбора документов для госпитализации в больницу, либо люди, которые собираются посетить санаторий.
- При наличии температуры, которая не объясняется другими болезнями и не проходит длительный срок (от месяца и больше).
Также исследование рекомендовано, но не является обязательным, при следующих случаях.
- Женщины, находящиеся в стадии планирования беременности, беременные.
- При болях в костях неясной природы.
- После полового акта со случайным партнером, если есть сомнения в барьерных методах контрацепции, либо же в ситуации, когда контрацепция и защита вообще отсутствовала.
- При появлениях явных клинических проявлений болезни, например, язвах на половых органах, при обильных высыпаниях на коже неясной природы, при появлении беспричинно увеличенных лимфоузлов.

Как правильно подготовиться
Тому, кто решит сдать анализ на сифилис, необходимо будет выдержать диету, потому что кровь положено сдавать натощак с утра. При этом некоторые врачи забывают сообщить пациенту об этом факте, и анализ получается неточным, его приходится пересдавать. Кровь на RW берут из вены, несколько пробирок, герметично закрывают их и отправляют на исследование. Анализ крови RW делается в разных больницах разное количество времени — от нескольких дней в случае необходимости срочного исследования, до одной-двух недель. Обязательно уточните этот вопрос у своего лечащего врача.
Как происходит оценка результатов анализа
Итак, к вам пришел результат исследования Вассермана. Что он значит, как разобраться с выводами лаборанта без участия врача? В первую очередь, нужно знать: отрицательный результат — это всегда только минус. Даже один плюс говорит о том, что в вашей крови присутствует вирус сифилиса и вам необходимо лечение.
Положительный результат
Однако, расшифровка этого плюса не такая очевидная. Всегда есть возможность, что произошла ложная реакция и результат недостоверный. Итак, следующие причины могут быть пособниками случившейся ложноположительной реакции.
- Если больной имеет установленный диагноз “туберкулез”.
- Если он лечится или недавно пролечился от воспаления легких.
- Если есть ревматическое воспаление суставов.
- Если накануне были проставлены какие-то прививки.
- Если больной является зависимым наркоманом или алкоголиком не в ремиссии.
- Иногда (очень редко) если предполагаемый больной злоупотребляет жирной пищей.
- При установленном диагнозе сахарный диабет.
- Во время беременности, либо кровь была взята во время менструации.
- Если кровь взята у новорожденного в перыые десять дней его жизни.
- При вирусном гепатите.
- При наличии онкологии, либо доброкачественных образований.
Несмотря на такое количество факторов, которые дают ложноположительный результат, реакция Вассермана всё ещё на вооружении у медиков. Помните, что положительный результат RW сохраняется в течение года после наступления ремиссии, если вы пролечили вирус ранее.

Отрицательный результат
Если вам пришел отрицательный результат на заболевание, это может указывать на одно из двух вариантов — у вас нет сифилиса, или же вам пришел ложноотрицательный результат. По каким причинам происходит не выявление вируса? Если реакция Вассермана молчит, а человек всё-таки болен, это происходит из-за молчащего иммунитета. Молчит он в двух случаях — либо болезнь находится на ранней стадии, когда организм не успел среагировать (до шести недель после заражения), либо уже наоборот на поздней стадии болезни, когда иммунитет просто не реагирует на вирус.
Вам пришел положительный результат
Итак, вам пришел плюс — один или несколько, не так важно. В первую очередь, вам необходимо четко убедиться, что у вас действительно есть вирус в крови. Для того, чтобы отмести все варианты ложноположительных реакций, больного направляют в диспансер венерологии, где он должен будет пройти множество исследований, которые окончательно подтвердят или опровергнут установленный диагноз. Такая дифференциальная диагностика в том числе позволяет отмести вариант аллергии, вызванной другими болезнями, которая тоже может давать ложноположительный результат. После подтверждения того, что больной действительно имеет в крови вирус сифилиса, врач назначит лечение, которое должно будет вывести больного в режим ремиссии.
Важно понять, что, несмотря на то, что вирус сифилиса все еще является серьезной проблемой человечества, сегодня это совсем не приговор. Он успешно поддается лечению.
Недостатки методики
В свое время доктор Вассерман действительно совершил прорыв. Он спас множество людей, он сделал вклад в торможение распространения болезни, он дал надежду многим больным. Сегодня его методика, хоть и является не слишком достоверной, все еще используется медиками для проведения первого скрининга. Она не наносит вреда пациенту, не требует от него каких-то трудоемких затрат. При всем при том RW неточна и не может считаться достоверной. Ее результат — что-то вроде предположения “скорее всего человек болен” или “скорее всего человек здоров”. При наличии сомнений в достоверности отрицательного результата, либо же наоборот, при получении положительного, необходимо провести дополнительные более достоверные и современные исследования.
На сегодня в арсенале медицины два метода — ИФА и РИФ. ИФА — инммуноферментный анализ — специфичен на 100%, дает точный результат, легко автоматизируется и поэтому используется в большинстве современных клиник для подтверждения или опровержения диагноза. РИФ — анализ, который обходится намного дороже и применяется реже, когда необходимо очень точно определить стадию развития болезни. Таким образом, RW всё ещё активно применяется, но не может использоваться в одиночестве, без уточняющих методик.
kardiodocs.ru
для чего и как проводится, есть ли более современные методы диагностики
В начале 20 века немецким иммунологом Августом Вассерманом была открыта серологическая реакция, которая до настоящего времени используется для диагностики сифилиса и носит его имя в виде аббревиатуры RW. Анализ крови на реакцию Вассермана входит в перечень обязательных исследований, которые проводят беременным женщинам и перед любыми хирургическими манипуляциями.
Особенности реакции Вассермана
Что это за анализ, объясняется с точки зрения иммунологии. Исследование проводится методом РСК – реакции связывания комплемента. Комплемент представляет собой группу специфических белков, которые участвуют в сложном каскаде иммунных реакции. Они являются частью врожденного и приобретенного иммунитета. Система комплемента неактивна до тех пор, пока ее не активирует чужеродный белок, вырабатываемый внедрившимися микроорганизмами.
Классический путь активации происходит после контакта с бактерией. На поверхности имеются собственные белки-антигены. Для человеческого организма они чужеродны, в ответ происходит выработка белков-антител. Комплемент необходим для стимуляции антител, а после образования комплекса с антигенами микроорганизм становится видимым для иммунных клеток-макрофагов. Они поглощают бактерии и способствуют выздоровлению.
При заражении бледной трепонемой, возбудителем сифилиса, в организме формируются антитела, которые сохраняются долгое время. По их концентрации можно определить фазу болезни, что и показывает RWанализ крови.
Для анализа Вассермана необходимы 5 компонентов:
- диагностируемый антиген;
- диагностические антитела;
- индикаторный антиген – эритроциты барана;
- индикаторные антитела – кроличьи гемолизины;
- комплемент.
Во время постановки реакции необходимы 2 системы антиген-антитело, одна из них – индикаторная, а вторая – специфическая. В норме взаимодействие антигена и антитела сопровождается связыванием комплемента, при этом формируется комплекс, который зрительно не заметен. Поэтому необходима индикаторная гемолитическая система. Сыворотка сенсибилизирует эритроциты, делает их чувствительными к действию комплемента. Поэтому в его присутствии происходит гемолиз – распад красных кровяных клеток, раствор окрашивается.
Расшифровка результатов RW анализа крови строится на основе выраженности гемолиза. Если раствор сохранил исходное прозрачное состояние, значит, весь комплемент связался со специфической системой. Это показатель появления комплексов антиген-антитело, что говорит о том, что в сыворотке крови есть антигены сифилиса, а к ним в организме выработались антитела. Такой результат положительный.
При отсутствии в крови специфических антител к антигену, не формируются их комплексы, а комплемент не активируется и остается свободным. Он связывается с индикаторными белками, вызывает гемолиз эритроцитов и смесь в пробирке окрашивается в красный цвет, что означает RW анализ крови отрицательный.
RW анализ крови проводится в лабораторных условиях при соблюдении стерильности. Используемые биологические материалы и кровь пациента проходят тщательную подготовку, их титруют в различных соотношениях с комплементом, добавляя от 0,5 до 0,05 мл этого белка. По интенсивности реакции в каждой пробирке судят о результатах реакции.
Кому рекомендуется исследование
Сифилис – это опасное инфекционное заболевание, которое передается половым путем. После заражения первые симптомы часто остаются незамеченными. В местах проникновения возбудителя появляются язвочки. У женщин они могут появляться во влагалище, на шейке матки, в области прямой кишки или во рту. Они не сопровождаются неприятными ощущениями, болезненностью или специфическими выделениями.
Если возбудитель оказался на коже паховой области, половых губ или промежности, то в этих же местах локализуются сифиломы. Язвы не сопровождаются зудом, не шелушатся и проходят самостоятельно бесследно. На их месте не формируется рубец или пигментация. Поэтому люди не обращаются к врачу.
Поэтому законодательно введен обязательный экспресс-анализ крови на RW, который проводят в следующих ситуациях:
- всем беременным при постановке на учет, а также незадолго до родов;
- перед любыми инвазивными процедурами, хирургическими операциями, в том числе малоинвазивными;
- во время обязательного профосмотра при трудоустройстве, а также ежегодных обследований.
У беременных обследование может проводиться дополнительно в середине срока вынашивания, что связано с особенностями образования антител. Если женщина заразилась трепонемой незадолго до беременности или в начальном сроке, иммунитет не успеет среагировать, анализ будет отрицательным.
Врач-гинеколог направит на RW, если у женщины на осмотре обнаружится безболезненная язва на половых органах, увеличенные паховые лимфоузлы. На исследование направит врач-дерматолог или терапевт пациентов, которые обращаются с жалобами на увеличение лимфоузлов и язвы на половых органов, а также появление бледной сыпи по телу. Самостоятельно пройти обследование рекомендуется при случайных половых связях, но не ранее, чем через 3-4 недели после предполагаемого заражения. Это связано с особенностями иммунного ответа и инкубационного периода трепонемы.
Особенности течения сифилиса и образования антител

Сифилис относится к инфекциям, передающимся половым путем, заражение происходит при контакте выделений из половых путей больного человека и здорового. Для внедрения трепонемы достаточно ее попадания на кожу, поэтому первичные элементы часто появляются вокруг анального отверстия, на слизистой оболочке рта и в других местах, где происходило соприкосновение.
Инкубационный период может длиться от недели до 190 дней и зависит от индивидуальных особенностей иммунной системы. Он укорачивается у женщин, которые заразились одновременно из двух источников, но может увеличиваться, если на этапе размножения возбудителей проходило лечение антибиотиками другого инфекционного заболевания.
С момента появления твердого шанкра начинается первичный сифилис. В среднем он длится 6-7 недель и делится на 2 периода:
- серонегативный – анализ крови на RW, выполняемый микрометодом, и другие типы реакции будут отрицательны;
- серопозитивный – реакция Вассермана становится положительной, возникает через 3-4 недели после появления твердого шанкра.
Поэтому при обследовании пациентов с предположительным первичным сифилисом, или твердым шанкром, отрицательный RW – повод повторить анализ через несколько недель. Ретроспективно можно установить давность заражения, отследить половые контакты или обнаружить полового партнера, который стал источником инфекции.
Разделение на серонегативный и серопозитивный периоды в настоящее время используется редко, т. к. появились современные методы диагностики, при которых возбудителя, его ДНК или антитела можно обнаружить уже через несколько недель после заражения.
Вторичный сифилис развивается через 6-7 недель после первичного. Возбудитель гематогенно распространяется по организму, поражает внутренние органы, а на коже появляется сыпь. Это период делят на три других:
- ранний, или свежий – первичное высыпание на коже, в организме уже выработаны антитела;
- рецидивный – высыпания появились повторно из-за ослабления иммунной защиты;
- латентный – болезнь переходит в скрытую форму, которая внешне не проявляется.
Третичный сифилис развивается через много лет существования болезни без лечения. В настоящее время из-за широкого распространения антибиотиков и всеобщей диагностики встречается очень редко. Для него характерно поражение нервной системы, костей, хрящей, внутренних органов.
Образование антител происходит поэтапно. На раннем этапе болезни появляются IgA, после появления твердого шанкра обнаруживаются IgМ, и еще через некоторое время IgG. Особенность течения болезни в том, что при третичном сифилисе иммунный ответ становится очень слабым и антитела могут не определяться при анализе RW.
Как подготовиться к исследованию и что влияет на точность анализа
Перед тем, как сдавать анализ, необходимо получить направление от врача. Исследование не проводится анонимно, т. к. сифилис относится к заболеваниям, которые требуют обязательного установления половых контактов и лечения сексуальных партнеров. Это сдерживающая мера, направленная на остановку распространения болезни.
Специальная подготовка к анализу не требуется. Для обнаружения антител не имеет значение, натощак или нет берут кровь, но врачи рекомендуют утром не принимать пищу, а вечером отказаться от алкоголя и жирной еды. Это стимулирует работу печени, выброс желчи в просвет кишечника и увеличение уровня липидов в крови. При попытке получить сыворотку обнаружится хилез, который не позволит провести анализ.
При беременности женщине также не рекомендуется принимать пищу, но разрешается выпить воды. Если состояние голода плохо переносится, необходимо взять в поликлинику конфету или шоколад, чтобы съесть сразу после сдачи крови.
Забор биологического материала
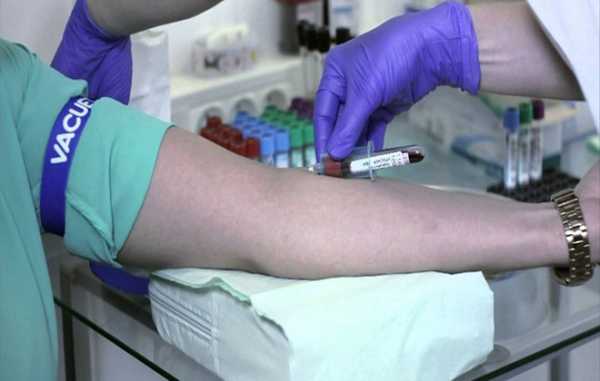
Для классического анализа RW требуется сдать венозную кровь. Чаще всего ее берут из локтевого сгиба, но допускаются и другие доступные сосуды. Вена, откуда берут кровь, предварительно пережимается жгутом выше места прокола. Пациента просят сжимать и разжимать кулак, чтобы усилить приток крови из артерий. Лаборант обработает кожу раствором антисептика и наберет в стерильный шприц 5-10 мл крови.
Для дальнейшего исследования из крови получают сыворотку, это нужно сделать в кратчайшие сроки, чтобы не произошла активация фибриногена и свертывание. Поэтому форменные элементы осаждаются, а после добавления ионов кальция фибриноген становится неактивным. Антитела при этом никуда не исчезают, поэтому биологический материал пригоден для анализа.
Результаты реакции Вассермана
Срок проведения анализа RW около суток. Современные методы исследования, которые постепенно заменяют реакцию Вассермана по времени готовности приблизительно одинаковы. Но другие методы исследования дают точный результат уже на раннем этапе появления антител или позволяют выявить ДНК возбудителя, поэтому кровь на RW берут реже.
При плановом обследовании перед операцией необходимо учитывать, сколько действителен анализ крови на RW, чтобы в день госпитализации не пришлось проводить повторное обследование и ждать его результатов. Срок действия анализа 2 месяца, как и обследования на ВИЧ и гепатиты. Но в случаях, когда анализ сдается при предоперационной подготовке, врачи рекомендуют сдавать его за месяц до предполагаемой даты операции или манипуляции, чтобы при положительном результате можно было пройти лечение и повторное исследование.
Положительный результат
Сколько делается анализ крови на RW, зависит от особенностей лаборатории, но чаще всего результат готов на следующий день. Исследование направлено на определение суммарных иммуноглобулинов класса M и G, только в этом случае получается положительный результат. Но в заключении можно обнаружить различные значения, которые определяют количеством знаков «+» в количестве от 1 до 4. Чем больше плюсов, тем сильнее реакция Вассермана, тем больше антител у больного.
В кожно-венерологическом диспансере, куда нужно обращаться при положительном результате, назначат дополнительные исследования, чтобы подтвердить или опровергнуть диагноз. Поэтому при получении положительного ответа при первичном исследовании, не стоит паниковать, это еще не означает болезнь.
Положительный анализ на RW появляется в следующих состояниях:
- при свежем сифилисе, или в первичный серопозитивный период;
- при вторичном серопозитивном сифилисе, если заражение произошло больше 3 месяцев назад;
- при третичном сифилисе в серопозитивный период;
- если с момента лечения прошло меньше года;
- при серорезистентности после лечения болезни.
Анализ крови на RW применяют не только для диагностики сифилиса, но и антифосфолипидного синдрома. Это заболевание, которое чаще возникает у женщин и характеризуется образованием антител к фосфолипидам. Они атакуют эмбрион, что приводит к привычному невынашиванию беременности и самопроизвольным выкидышам в раннем сроке. Но кровь на RW можно сдавать для диагностики антифосфолипидного синдрома, если подтверждено отсутствие сифилиса.
Отрицательный результат
В бланке ответа лаборатории может быть указано, что результат отрицательный, что означает отсутствие антител. Но, учитывая особенности патогенеза болезни и этапы формирования антител, такое заключение не всегда показатель здоровья.
Если сдавать анализ в первые 3-4 недели после полового контакта, во время которого могло произойти заражение, в организме есть только иммуноглобулины класса А, которые не определяются во время анализа на RW. В раннем серонегативном периоде, когда уже есть первые симптомы болезни, также отсутствует полный набор антител, необходимый для положительного результата. Поэтому пациентам с подозрением на сифилис, но отрицательным результатом исследования назначаются дополнительные тесты или повторное обследование через несколько недель.
Отрицательный результат может быть в случае, когда у человека развился третичная стадия патологии. В этом случае имеются выраженные характерные признаки поражения:
- нервной системы;
- аорты и других крупных сосудов;
- спинного мозга;
- костей и мышц;
- слизистых оболочек;
- эпидермиса.
У таких пациентов страдает память, внимание и мышление. Диагностика третичного сифилиса по результатам анализов затруднена.
Ложный результат
У взрослых анализ RW, который дал положительный результат, не всегда говорит об инфекции. Существует понятие ложноположительного исследования, которое связано с особенностью перекрестного реагирования антител. Ложный RW может наблюдаться в следующих состояниях:
- при беременности;
- у больных сахарным диабетом;
- при туберкулезе;
- у больных раковыми заболеваниями;
- у страдающих хроническим алкоголизмом;
- при инфекционном мононуклеозе;
- поражении печени вирусными гепатитами;
- при пневмонии;
- у больных аутоиммунными заболеваниями;
- у наркоманов;
- при подагре;
- после заражения энтеровирусом;
- после недавней вакцинации.
Эти состояния или заболевания характеризуются напряжением иммунной системы, формированием большого количество антител, которые способны прореагировать с комплементом при анализе RW. Поэтому пациентам с ложноположительным результатом необходимы дополнительные обследования. У беременных при получении положительного RW проводят тестирование другим способом. Иногда ложноположительный результат получают при инфицировании другими типами трепонем, которые не относятся к возбудителям сифилиса.
Альтернативные методики исследования

Реакция Вассермана читается устаревшим методом исследования, поэтому используется редко. На смену ей пришли другие, более точные способы, их условно называют анализ RW 2, или экспресс-метод. В некоторых клиниках в бланках продолжают называть исследование на сифилис RW, вне зависимости от типа используемой реакции.
Все методы обнаружения сифилитической инфекции разделяют на прямые, которые позволяют обнаружить бледную трепонему, и непрямые, основаны не поиске антител к возбудителю. На ранних этапах, когда у человека имеется изъязвленный твердый шанкр или высыпания на коже, получить образец можно из патологических очагов. Исследование можно провести тремя способами:
- ПЦР – метод позволяет обнаружить ДНК возбудителя, а при применении ПЦР в режиме реального времени, отражается количество микроорганизмов. Но для постановки диагноза достаточно получить подтверждение присутствия микроорганизма. Исследование неэффективно при третичном сифилисе.
- Темнопольная микроскопия – направлена на обнаружение живых трепонем в исследуемом материале. Лаборант может увидеть характерную по форме спиральную микробную клетку, которая совершает поступательные движения, достоверность способа 100%, но результат не получится, если в материале присутствует кровь, гной или в очаге выраженное воспаление.
- RIT-тест – биологическая дорогостоящая проба, для проведения которой материалом от больного человека заражают лабораторных животных, результат исследования ждать несколько недель, поэтому исследование не используется для раннего скрининга.
По приказу Министерства здравоохранения Российской Федерации для диагностики сифилиса необходимо использовать следующие методы:
- Микрореакция преципитации – наиболее простой и быстрый способ исследования, который заключается в образовании иммунных комплексов с антителами в крови пациента, они выпадают в осадок в виде белых хлопьев.
- РПГА – реакция прямой гемагглютинации, норма чувствительности метода 100%, но при воспалительных заболеваниях может быть ложный результат.
- РИФ – иммунофлуоресценция, проводится с мечеными антителами, на практике применяется редко из-за высокой стоимости.
- РИБТ – иммобилизация бледных трепонем, дорогостоящее исследование, используется в редких случаях.
- ИФА – иммуноферментный анализ, незатратный и высоко специфический способ диагностики, иногда дает ложные результаты, в таком случае поводится повторное исследование.
В обязательный перечень не входит реакция иммуноблотинга. Метод диагностики применяется в сомнительных случаях, когда требуется углубленное исследование. Для получения результата требуется серия продолжительных реакций, поэтому анализ готовится около 7 дней.
Исследование крови при помощи RW позволяет диагностировать сифилис и начать лечение, для которого применяется пенициллин. Этот способ обследования постепенно приобретает исторический характер, а на его место приходят современные и быстрые экспресс-тесты.
Читайте также: Анализы на сифилис
ginekolog-i-ya.ru
описание, нормы показателей — Online-diagnos.ru
Общее описание
Реакция Вассермана (RW) — это самая популярная иммунологическая реакция, применяемая для диагностики сифилиса, начиная со времени своего открытия в 1906 году. RW относится к группе реакций связывания комплемента (РСК) и основывается на способности сыворотки крови больного сифилисом образовывать комплекс с соответствующими антигенами. Современные методики РСК, применяемые для диагностики сифилиса, значительно отличаются по своим антигенам от классической реакции Вассермана, однако, термин «реакция Вассермана» за ними традиционно сохраняется.
В крови заразившегося человека появляются антитела, выработанные иммунной системой. В возбудителе заболевания — бледной трепонеме (Treponema pallidum), содержится антиген кардиолипин, который вызывает выработку антител, определяемых с помощью RW. Положительная реакция Вассермана как раз и свидетельствует о присутствии таких антител в крови человека и на этом основании делается вывод о наличии заболевания.
Показателем результата исследования в РСК служит реакция гемолиза. В реакции участвуют два компонента: эритроциты барана и гемолитическая сыворотка. Гемолитическую сыворотку получают путем иммунизации кролика эритроцитами барана. Её инактивируют в течение 30 минут при температуре 56°С. Результаты РСК оценивают в зависимости от наличия или отсутствия гемолиза в опытных пробирках. Наличие гемолиза объясняется тем, что если в испытуемой сыворотке отсутствуют сифилитические антитела, то реакция антиген-антитело не происходит, и весь комплемент идет на реакцию бараньи эритроциты-гемолизин. А если имеются специфические антитела, комплемент полностью уходит на реакцию антиген-антитело и гемолиза не происходит.
Все ингредиенты для реакции Вассермана берутся в одинаковом объеме — 0,5 или 0,25 мл. Для прочной фиксации комплемента на специфическом комплексе, смесь исследуемой сыворотки, антигена и комплемента помещают в термостат при температуре 37° на 45-60 мин. (I фаза реакции), после чего вносят гемолитическую систему, состоящую из бараньих эритроцитов и гемолитической сыворотки (II фаза реакции). Далее пробирки вновь помещают в термостат на 30-60 минут до наступления гемолиза в контроле, в котором антиген заменяют физиологическим раствором, а вместо исследуемой сыворотки вносят физиологический раствор. Антигены для реакции Вассермана выпускают в готовом виде с указанием титра и способа разведения.
Максимальную позитивность реакции Вассермана принято обозначать количеством крестов: ++++ (резко положительная реакция) — свидетельствует о полной задержке гемолиза; +++ (положительная реакция) — соответствует значительной задержке гемолиза, ++ (слабоположительная реакция) — свидетельство частичной задержки гемолиза, + (сомнительная реакция) — соответствует о незначительной вдержке гемолиза. Отрицательная RW характеризуется полным гемолизом во всех пробирках опыта.
Однако, иногда возможны и ложноположительные результаты — это связано с тем, что кардиолипин в некотором количестве содержится и в клетках человеческого организма. Иммунная система человека не создает антител против «собственного» кардиолипина, но из этого правила бывают и исключения, благодаря которым положительная реакция Вассермана возникает у совершенно здорового человека. Особенно часто это наблюдается после перенесенных тяжелых вирусных и прочих заболеваний — пневмонии, малярии, болезней печени и крови, при беременности, т.е. в моменты серьезного ослабления иммунитета.
Если врач подозревает у пациента ложноположительный результат на реакцию Вассермана, то он может назначить ему ряд дополнительных исследований, которые обычно применяются при диагностике заболеваний, передающихся половым путем.
Заболевания и случаи, при которых врач может назначить анализ крови на RW
- Сифилис.
- Подозрение на сифилис у людей, находящихся в контакте с больными сифилисом.
- Беременность.
- Наркотическая зависимость.
- Прерывание беременности.
- Лихорадка, сопровождающаяся увеличением регионарных лимфатических узлов.
- Первичное посещение поликлиники.
- Поступление в стационар на лечение.
- Лечение в психиатрическом или неврологическом стационаре.
- Донорство крови, тканей, спермы, других секретов организма.
- Работа в сфере услуг, торговли, медицинского обслуживания, социальной и образовательной сферах.
Проведение процедуры сдачи анализа крови на RW
Кровь на RW сдается только натощак. Крайний прием пищи должен быть не позднее 6 часов до сдачи анализа. Медицинский работник усаживает пациента или укладывает на кушетку и осуществляет забор 8-10 мл крови из локтевой вены.
Если анализ необходимо сделать младенцу, то забор осуществляется из черепной или яремной вены.
Подготовка с сдаче анализа крови на RW
За 1—2 суток до сдачи анализа следует прекратить употребление спиртных напитков. Также не рекомендуется есть жирную пищу — она может исказить результат. В период подготовки к анализу следует воздержаться от приема препаратов наперстянки.
Противопоказания
Результат анализа будет ложным, если:
Расшифровка результатов анализа
При первичном сифилисе реакция Вассермана становится положительной на 6-8 неделе течения заболевания (в 90 % случаев), при этом отмечается следующая динамика:
- в первые 15-17 дней после заражения реакция у большинства больных, как правило, отрицательная;
- на 5-6-й неделе заболевания примерно у 1/4 части больных реакция становится положительной;
- на 7-8-й неделе заболевания RW становится положительной у большинства.
При вторичном сифилисе RW положительна всегда. Вместе с другими серологическими реакциями (РПГА, ИФА, РИФ) позволяет не только выявить наличие возбудителя, но и выяснить приблизительный срок заражения.
При развитии сифилитической инфекции на 4-й неделе заболевания, после возникновения первичной сифиломы, реакция Вассермана переходит из отрицательной в положительную, оставаясь таковой и во вторичном свежем, и во вторичном рецидивном периоде сифилиса. В скрытом вторичном периоде и без лечения RW может переходить в отрицательную с тем, чтобы при наступлении клинического рецидива сифилиса вновь стать положительной. Поэтому, в скрытом периоде сифилиса отрицательная реакция Вассермана не свидетельствует о его отсутствии либо излеченности, а лишь служит благоприятным прогностическим симптомом.
При активных поражениях третичного периода сифилиса положительная RW встречается приблизительно в 3/4 случаев заболевания. Когда же активные проявления третичного периода сифилиса исчезают, она часто переходит в отрицательную. В этом случае отрицательная реакция Вассермана у больных не свидетельствует о том, что у них нет сифилитической инфекции.
При раннем врожденном сифилисе RW практически во всех случаях положительна и является ценным методом для верификации болезни. При позднем врожденном сифилисе результаты ее соответствуют таковым, полученным в третичном периоде приобретенного сифилиса.
Большое практическое значение имеет исследование реакции Вассермана в крови у больных сифилисом, подвергающихся лечению. У некоторых больных, несмотря на энергичную противосифилитическую терапию, реакция Вассермана не переходит в отрицательную — это так называемый серорезистентиый сифилис. В данном случае проводить бесконечно противосифилитическую терапию, добиваясь перехода положительной RW в отрицательную, не имеет смысла.
Из изложенного выше следует, что отрицательная реакция Вассермана, не всегда является признаком отсутствия сифилитической инфекции в организме.
Возможна положительная реакция Вассермана у людей при ряде других, не связанных с сифилисом заболеваниях и состояниях: туберкулёзе, системной красной волчанке, заболеваниях крови (лейкемиях), проказе, пемфигусе, лептоспирозе, злокачественных новообразованиях, тифах, скарлатине, болезни бери-бери, сонной болезни, во время беременности, перед родами или после них, менструации, после наркоза, после употребления спиртных напитков, у лиц, злоупотребляющих наркотиками, приёма жирной пищи, лекарств, введения чужеродных сывороток. В таких случаях для уточнения диагноза используются другие методы (РПГА, ИФА, РИФ). Очень характерна неспецифическая положительная реакция Вассермана при малярии, особенно в приступный период. Поэтому если RW положительна у человека без клинических проявлений сифилиса и отрицающего у себя сифилитическую инфекцию, следует подумать о малярии.
Всё перечисленное свидетельствует о том, что положительный результат реакции Вассермана, еще не является безусловным доказательством наличия сифилитической инфекции.
Восстановление после сдачи анализа
После сдачи анализа крови врачи рекомендуют правильное и сбалансированное питание, а также как можно больше жидкости. Можно позволить себе теплый чай и шоколад. Будет полезным воздержаться от физических нагрузок и ни в коем случае не принимать алкоголь.
Нормы
В норме в крови должен наблюдаться гемолиз — это считается отрицательной реакцией на сифилис (Реакция Вассермана отрицательная). Если же гемолиз отсутствует, оценивается степень реакции, которая зависит от стадии заболевания (помечается знаками «+»). При этом следует знать, что у 3-5% совершенно здоровых людей реакция может быть ложноположительной. В то же время, в первые 15-17 дней после заражения, реакция у больных людей может быть ложноотрицательной.
online-diagnos.ru
что это за анализ, показания и оценка результата
Большинство скрининговых методов исследования связаны с различными анализами крови. Они предназначены для массового обследования людей с целью выявления опасных заболеваний. Техника их выполнения (анализ из вены или пальца) и цена реактивов настолько проста и доступна, что каждое государственное лечебное учреждение обследует своих пациентов бесплатно. Но в последнее время появились противоречивые данные в отношении анализа крови на RW. Согласно с ними, это исследование далеко не всегда оказывается настолько информативным, как это считалось раньше.
Что это за анализ
Сущность исследования крови на RW заключается в определении специфических маркеров сифилиса. Это венерическое заболевание, как и любой инфекционный процесс, вызывает появление антител, которые обеспечивают иммунный ответ и защиту организма от прогрессирования болезни. Анализ, в ходе которого определяются эти специфические антитела, называют реакцией Вассермана, или кровь на RW.
Как проводится, и какая нужна кровь для анализа
Материалом для проведения анализа может стать любая кровь, как из вены, так из пальца. Специфичность и достоверность проводимого анализа зависит от многих факторов. Важно учитывать, что это неспецифический анализ, который обладает большим количеством ложно положительных и ложно отрицательных результатов. Поэтому на него не можно полагаться с полной уверенностью в любом случае. Это связано с тем, что кровь из пальца может быть исследована только при помощи реакции микропреципитации
Она позволяет достаточно быстро определить наличие антител в организме. Но их специфичность не может быть определена. Такими антителами могут оказаться любые белки, образующиеся в большом количестве при любых инфекционных процессах, аллергических реакция немедленного и замедленного типа. Это значит, что истинная болезнь способна маскироваться под ложно положительной RW и ошибочно восприниматься за сифилис. С другой стороны, венозная кровь из пальца не способна определить небольшие концентрации специфических антител к возбудителю сифилиса в начальных стадиях заболевания или при его вялотекущем течении. Это становится причиной ложно отрицательного результата.
Важно помнить! Диагностическая значимость анализа крови из пальца на RW настолько низкая, что делает этот способ его проведения нецелесообразным в медицинской практике. Более достоверные результаты могут быть получены только при исследовании венозной крови. В отличие от анализа из пальца, который дает возможность исследовать только небольшое количество цельной капиллярной крови, из венозной можно получить плазму, в которой находятся все циркулирующие в организме антитела!
Не стоит забывать и о правильности проведения исследования. Сдавать кровь лучше всего в утреннее время или, по крайней мере, натощак. Накануне исключаются сильные физические и психоэмоциональные нагрузки. Желательно минимизировать введение препаратов влияющих на активность иммунного ответа и вызывающих аллергическую реакцию.
В каких случаях назначается
Целесообразность в проведения анализа крови на RW преследует две цели.
Диагностическая
Предполагает обследование лиц из группы риска по развитию сифилиса или тех, у кого это заболевание обязательно должно быть исключено:
- При наличии жалоб, характерных для заболеваний передающихся половым путем, или незащищенных случайных половых связей;
- При наличии любых проявлений сифилиса;
- При беременности. Все беременные обследуются на РВ при постановке на учет в женской консультации и еще раз в ходе беременности;
- Все больные, которые госпитализируются в лечебные учреждения, особенно хирургические стационары;
- Все лица, проходящие плановые медицинские осмотры;
- Работники медицинской сферы;
- Контактирующие с больными сифилисом;
- Наркозависимые и больные ВИЧ;
- Лица с длительной лихорадкой и сомнениями в достоверности диагноза.
Анализ крови на RW позволяет обнаружить антитела к бледной трепонеме – возбудителю сифилиса
Лечебная цель
Предполагает проведение RW в динамике всем больным сифилисом. Это позволяет определить вторичные и третичные формы сифилиса, которые маскируются под маской любых болезней внутренних органов. У больных, находящихся на лечении с установленным диагнозом сифилис, благодаря RW определяется динамика течения процесса, его активность и эффективность применяемых медикаментозных средств.
Как правильно оценить результаты
Расшифровка результатов анализа крови на RW может быть представлена несколькими вариантами.
RW отрицательная (норма)
Говорит о том, что в крови исследуемого не обнаружено антител к возбудителям сифилиса. Это значит, что он не имеет к этой болезни никакого отношения.
RW положительная
Существует 4 степени положительной реакции, которые обозначаются соответствующим количеством знаков +. Чем их больше, тем больше вероятность заражения сифилисом. Все лица, у которых RW положительная, подлежат повторному исследованию. У больных, излечившихся от сифилиса, может пожизненно сохраняться положительная РВ в виде 4 плюсов.
RW ложно положительная
Может быть при:
- Активном воспалительном процессе в легочной ткани, в том числе туберкулезного происхождения;
- Системных заболеваниях соединительной ткани;
- Артритах различного происхождения;
- После проведенной вакцинации или инфекционных заболеваний;
- У беременных;
- Злокачественных опухолях;
- Сахарном диабете;
- Вирусных гепатитах и ВИЧ-инфекции.
В случае наличия сомнений в достоверности результатов проведенного анализа крови на RW он может быть проведен при помощи более современных серологических методов диагностики (берут кровь из вены для РИФ, ИФА), которые обладают более высокой специфичностью и достоверностью.
Важно помнить! Отрицательная RW не дает 100% гарантии отсутствия сифилиса. Это связано с наличием в течение этого заболевания, так называемого, серонегативного окна. Это значит, что с момента заражения сифилисом должно пройти некоторое время для образования соответствующих антител. Если кровь из вены, а тем более из пальца, забрана в этот временной промежуток, будет получен ложно отрицательный результат!
icvtormet.ru
Анализ крови на Rw (реакция Вассермана) — что это и как сдавать
Для первичного обследования клинически бессимптомных людей и для определения у них возможных заболеваний делают тестирование на основе Rw. И в амбулаторной карте в поликлинике каждый может увидеть направление на Rw. Его делают не только больные, но некоторые здоровые люди.
Rw считается важным анализом, который, согласно стандартам обследований, с целью профилактики проводят всем. Техника простая и недорогая, а потому доступна широким массам, а вот ее эффективность в последнее время поставлена под сомнение. Так в чем же важность анализа, какие категории людей попадают под обследование и какую информацию он несет?
Сифилис – это коварная инфекция, которая дает о себе знать уже на поздней стадии. На сегодняшний день это распространенное заболевание, и самой главной причиной этому считается неосведомленность молодежи и ее незнание, как нужно себя вести в случае личного заражения или заражения близкого человека.
Реакция Вассермана и кровь на РВ – что это такое
Великий немецкий иммунолог, который изучал проблемы в области инфекционных заболеваний, профессор фон Вассерман разработал особый тест, с помощью его определяют по крови заражение сифилисом. Реакция Вассермана (экспресс-диагностика сифилиса, или кратко Rw) уже более века является обязательным анализом, который введен в стандарты профобследований. Суть Rw проявляется в определении у человека заболевания сифилисом.
Эта венерическая инфекционная болезнь опасна своей бессимптомностью ‒ на ранней стадии человек может жить, не зная о ней, при этом заражая других людей.
В ходе исследования видно, как во время заражения появляются специфические антитела, которые пытаются защитить организм от распространения заболевания. По этим антителам, обеспечивающим иммунный ответ, и определяется наличие маркеров сифилиса. Такая реакция антител была названа реакцией Вассермана.
Главная проблема в определении инфекции – это длительный скрытый период вначале заражения организма. Позже у зараженных людей в крови появляются парные комплексы, что притягивают к себе возбудители инфекции и их элементы и не дают разрушать эритроциты. У здорового человека такие комплексы отсутствуют.
По степени выраженности гемолиза определяются 4 стадии заражения (обозначены +). Интересен тот факт, что люди, излечившиеся от сифилиса, до конца жизни имеют показатель в четыре плюса.
Откуда берут кровь для анализа и при каких условиях проводится Rw?
Чтобы провести исследование и получить информацию об инфекции, достаточно 10 мл любой крови – из вены или пальца. Но это неспецифический анализ, и он имеет много дополнительных факторов, которые влияют на результат. Так, тест может показать, кроме положительного и отрицательного результатов, еще и Rw ложноположительный и Rw ложноотрицательный.
Биологический материал берется обычно утром, но можно и в другое время, главное ‒ натощак или через шесть часов после еды. Перед сдачей лучше не употреблять лекарств, что влияют на иммунную систему и приводят к аллергическим реакциям, заниматься физическими нагрузками. За час до сдачи РВ нельзя курить, а минимум за неделю – перестать употреблять антибиотики.
Также лучше не сдавать Rv, если накануне было сильное потрясение или большая эмоциональная нагрузка.
Как проводится анализ крови на реакцию Вассермана
Если в сыворотке крови эритроциты разрушаются, полагают, что человек здоров. Если нет – значит, присутствуют бактерии бледной трепонемы. По результатам определяют срок и стадию заражения.
Но тут есть сложность: если RW сделан в первые 17 дней с момента заражения, анализ может показать ложноотрицательный результат. На сроке 5-6 недель после заражения у 20 случаях из 100 можно определить инфекцию, а с 8 недель ‒ в 80 случаев из 100. Кроме того, в 5 случаях из 100 тест RW ложноположительный, и потому при положительном результате проводят повторное исследование на R w, который либо подтвердит результат, либо его опровергнет.
RW ложноположительный возникает из-за того, что наличие антител определяется легко, но вот их специфичность разобрать намного труднее. Ведь инфекция может быть вызвана другим недугом или аллергией, которые маскируются под сифилис. Точно также RW ложноотрицательный результат показать анализ на первой стадии заболевания или при его вялотекущем прохождении, когда низкие концентрации не дают провести текст.
Особенно это касается крови из пальца. Потому более целесообразным есть проведение анализа на основе исследований венозной крови.
Реакция Вассермана (Rw) дает возможность:
- Поставить диагноз сифилиса еще на первичной стадии,
- Обозначить сроки заражения,
- Определить наличие инфекции при скрытом протекании заболевания,
- Определить пациентов, которые уже вылечились,
- Провести обследование всех людей, которые были рядом с больным,
- Судмедэкспертам получить больше информации по криминальному делу.
При проведении лабораторных исследований допускается ошибка результатов до 10%, а также предлагаются другие методы анализа, которые обладают высокой специфичностью и достоверностью результатов, такие как:
- Иммуноферментный анализ (ИФА),
- Серологический анализ (МР),
- РПГА,
- Реакция иммобилизации бледных трепонем (РИБТ),
- Реакция иммунофлюоресценции (РИФ),
- Иммуноблотинг.
Причины проведения анализа крови на Rw
Реакция проводится в двух случаях.
- Для обследования и диагностики. Чтобы избежать распространения инфекции, определить зараженных людей, а также в профилактических целях настоятельно рекомендуется сдать кровь:
- Людям, которые связаны с выращиванием, реализацией и переработкой продуктов питания (продавцы, повара в общепитах, школах, детских садиках, работники заводов, ферм, прочие),
- Медработникам (весь персонал медицинских учреждений),
- Людям, которые контактируют с зараженными данной инфекцией,
- Зависимым людям, наркоманам и ВИЧ-инфицированным,
- Донорам (крови, спермы, прочего),
- Людям, которые впервые обратились за медицинской помощью или поступили в стационар,
- Пациентам накануне операции,
- Людям с длительными неопознанными симптомами, сопровождающимися лихорадкой,
- Людям, которые собираются ехать в санаторно-курортные базы и здравницы,
- Беременным несколько раз,
- При болях в костях,
- После случайного незащищенного полового акта,
- Каждым с признаками сифилиса (увеличенные лимфоузлы, язвы на половых органах, сыпь на коже, прочее),
- Всем, кто проходит ежегодный плановый медосмотр.
- В процессе лечения. Назначается для определения динамики протекания заболевания и форм сифилиса (вторичной, третичной), которые часто проявляют себя, как заболевания внутренних органов. Также выясняется эффективность лечения, насколько хорошо действуют лекарства, при необходимости – делается корректировка лечения.
Как сдавать анализ на Rw беременным?
Rw, как и любой другой тест, имеет свой срок, для разных организаций он колеблется от 20 дней до 3 мес.
Поэтому беременным назначают исследование на РВ минимум три раза:
- При постановке на учет по беременности,
- На тридцатой неделе продолжительности беременности,
- Во время поступления в родильное отделение.
Для беременных женщин, которые переболели сифилисом, можно планировать зачатие ребенка не раньше, чем через 5 лет. Причем Rw беременных женщин в 1,5 случаев из 100 показывает ложноположительный результат заражения. Назначается повторная диагностика и результат опровергается.
Но если заражение действительно есть, то беременной назначается лечение, которое направлено на предотвращение внутриутробного заражения плода, его рождения с инфекцией или гибели нерожденного ребенка.
Признаки сифилиса
Rw с начала 20 века по классическому методу применяется до сих пор. Диагностирование сифилиса в лабораторных условиях позволяет определить, кто же из людей заразился, но сам анализ технически непрост, а поэтому его нельзя ни автоматизировать, ни применять для массовой диагностики. Анализ на RW низкоспецифический.
Внешне сифилис проявляется очень долго, особенно у тех людей, у кого крепкая иммунная система. Например, на первой стадии шанкр локализуется у мужчин на половом члене, а у женщин ‒ во влагалище, а потому если половой акт будет защищен презервативом, то инфекция не передастся. Если наступила вторая стадия, то поражения будут уже по всему телу и во рту.
Особыми признаками являются:
- Язвы венерического происхождения на мужских и женских половых органах и возле ануса,
- Плотный шанкр,
- Сыпь по всему телу и на слизистой полости рта.
Сдача крови на Rw рекомендуется:
- После случайного незащищенного полового акта,
- Если рядом с вами проживает инфицированный человек,
- Если вы планируете зачатие ребенка,
- Если чувствуете боли в костях.

Оценка результатов Rw
- RW положительный ‒ если в сыворотке крови был обнаружен антиген бледной трепонемы кардиолипин – это значит, что результат на сифилис положительный. Есть 4 стадии положительной реакции. Чем больше их, тем большая вероятность заражения человека. Назначается повторный анализ для проведения дополнительного исследования.
- RW отрицательный ‒ значит, кровь в норме, и человек здоров,
- RW ложноположительный ‒ такое возможно при других заболеваниях, которые маскируются под сифилис:
- Туберкулезные воспалительные процессы в легочных тканях,
- Болезни в соединительных тканях,
- После перенесенных инфекционных болезней и после вакцинации,
- При наличии опухоли,
- При сахарном диабете,
- При гепатитах и ВИЧ-заражении,
- В десятидневный срок ребенка от рождения,
- Во время менструаций,
- При алкоголизме или приеме жирной еды,
- При ревматоидных недугах,
- При бруцеллезе,
- При отравлениях,
- При циррозе печени,
- При инсульте,
- При беременности.
- RW ложноотрицательный – такая оценка возможна во время серонегативного окна. После заражения проходит длительный период, прежде чем в крови образуются антитела, а пока их количество очень мало, то и результат покажется отрицательным. Также может быть неправильным результат, если взять кровь из пальца ‒ сифилис выявить очень сложно, значимость ее при диагностике очень низкая и, чаще всего, на ранних стадиях не покажет реальной картины происходящего.
Директор Института экспериментальной терапии в г. Берлин, профессор Вассерман, сделал великое открытие. И хотя сейчас RW устарел и проводится очень редко (из-за своей неспецифичности во многих случаях), так как он заменен реакцией микропреципитации, это открытие дало иммунологам хороший толчок для развития анализа инфекций. Например, ИФА и РИФ с высокой точностью указывают на заражение сифилисом.
Но все же ‒ инфекция эта существует и поражает людей. А это значит ‒ тема не утратила своей актуальности.
Видео анализ крови на сифилис
Загрузка…kardiobit.ru
что за анализ, расшифровка, нормы
Знание о том, что такое анализ крови на rw необходимо для заботы о здоровье любого человека, начиная с подросткового возраста.
Проблема распространения венерических заболеваний, отчасти, развивается от незнания людей о методах диагностики болезней.
Что это за анализ?
Реакция Вассермана (RW) или ЭДС – один из наиболее эффективных способов ранней диагностики сифилиса.
Анализ крови на РВ стал основой для большинства современных экспресс-тестов.
Анализ определяет наличие в крови человека Бледной трепонемы – возбудителя сифилиса.
Механизмом действия анализа становится определение уровня выработки иммунной системой организма антител против возбудителя заболевания.
Сифилис – один из самых распространенных представителей венерических заболеваний. Способами передачи болезни являются половой акт, заражение через кровосмешение и при слюнообмене. Так же существует вероятность подхватить трепонему через другие выделения организма.
Сифилис подразделяется на три этапа, так называемых «течения»:
- Первичный, симптомами которого являются язвенные образования на площади, которой пошло заражение. Далее рядом с пораженным местом увеличиваются лимфатические узлы. Язвенное образование проходит самостоятельно, спустя 3-6 недель после возникновения;
- Вторичный, симптоматика проявляется на 4-10 неделе после образования язв. Выражается в бледной сыпи, распределенной по всему телу больного, головных болях, телесной слабости и повышении температуры тела. Данные признаки схожи с предвестниками гриппа. Далее в случайном порядке происходит увеличение лимфатических узлов. Симптомы имеют волновой характер, периодически проявляясь и пропадая.
- Третичный. Этот этап болезни выражается в поражении нервной системы человека, костного скелета и внутренних органов. Этот этап достигается по прошествии нескольких лет отсутствия должных леченых мероприятий.
Человек, зараженный сифилисом, на протяжении многих лет может не подозревать о диагнозе. В некоторых случаях сифилис не развивается, но остается в организме человека.
В результате чего, последний становится переносчиком венерического заболевания и не подозревает о грозящей ему и его окружению опасности.
При таком варианте течения болезни анализ крови rw – предпочтительный метод диагностирования. Преимущество этого способа в том, что он может выявить промежуток времени, в течение которого человек заражен сифилисом.
Ранняя диагностика – залог успешного результата лечения носителя сифилиса.
Показания к сдаче анализа крови rw
Человек может не подозревать о своем заболевании, так как симптоматика проявляется не сразу. Поэтому анализ на рв обязателен для прохождения широкому кругу лиц. Представителями такого круга являются:
- работникам в сфере общественного питания, производства и продажи пищевых продуктов;
- граждане, встающие на учет в лечебно-профилактические организации;
- люди с наркотической зависимостью;
- сотрудникам оздоровительных и медицинских организаций;
- донорам любой части организма;
- пациентам с продолжительной лихорадкой.
Любой человек может сдать анализ крови rw по собственному желанию. Анализ на rw – залог доверительных отношений половых партнеров, а так же гарант долгого счастья.
Механизм сдачи и проверки анализа
Перед тем, как сдавать анализ крови на rw, следует подготовиться. Кровь на rw собирается только натощак, либо спустя 8 часов после последнего приема пищи.
Запрещено за 12 часов до проведения процедуры пить любые жидкости, исключая чистую воду, курить, принимать лекарственные средства. Анализ на rw противопоказан при:
- температура тела выше нормы;
- человек недавно переболел инфекционным или вирусным заболеванием;
- во время менструального цикла женщины;
- за 2 недели до родов женщины;
- ранее, чем через 2 недели после родов женщины;
- человек менее 24 часов назад принял алкогольный напиток;
- ребенок в возрасте менее 14 дней.
Анализ крови rw происходит следующим образом:
- кровь собирается из локтевой вены;
- минимальное требование к объему крови – 9 мл;
- у новорожденных детей кровь собирается из хирургического надреза на пятке;
- на момент проведения реакции, срок хранения крови не должен превышать 48 часов с момента сбора;
- температурный режим хранения крови строго в диапазоне 3-4 °C.
Технология проведения реакции Вассермана:
- Из крови готовится сыворотка – кровь при определенных температурах выдерживают в термостатном аппарате, прокручивают со скоростью 1000 об/мин, затем происходит отделение эритроцитов.
- Сыворотку делят на 3 пробирки, смешивают со специальными веществами и растворами. В одну из пробирок добавляют трепонемный антиген. Одна пробирка остается в роли контрольной.
- Пробирки вставляют в термостатный аппарат для первичной инкубации возможного возбудителя сифилиса. Спустя определенный промежуток времени, данные кровяной сыворотки из всех трех пробирок сравниваются. Результат исследования готов.
Принцип расшифровки результата анализа RW

Анализ на rw доступен для понимания любому человеку. Следует изучить лишь значение его символического обозначения.
Процесс гемолиза эритроцитов (разрушения оболочки красных кровяных телец, в результате которого остается красный осадок на дне, сама сыворотка прозрачная и бесцветная) – норма для крови здорового человека.
Положительный анализ rw оценивают путем сравнения с контрольным образцом крови.
Далее этот анализ зашифровывается и направляется потенциальному больному или в медицинскую организацию, где он сдавал анализ rw.
Результат реакции на возбудителей сифилиса обозначается:
- «-« – отрицательная реакция, гемолиз эритроцитов проходит в стандартном режиме;
- «+» или «1+» – обозначает кратковременную задержку процесса гемолиза;
- «++» или «2+» – слабая плюсовая реакция, обозначает частичную задержку процесса;
- «+++» или «3+» – положительное значение, значительная задержка гемолиза;
- «++++» или «4+» – резко положительная реакция, гемолиз не происходит.
- «+/-« – сомнительная реакция.
Реакция Вассермана – не показывает со стопроцентной точностью наличие или отсутствие заболевания, однако большая часть результатов верна.
Ложноположительная реакция Вассермана возникает при:
- беременности женщины;
- употреблении алкогольной продукции менее чем за сутки перед анализом;
- системных заболеваниях соединительной ткани организма;
- воспаление легких;
- наличии туберкулеза легких и др. органов;
- онкологических болезнях;
- осложненных последствиях печеночных патологий;
- наличии сахарного диабета;
- зараженности скарлатиной;
- брюшном тифе;
- малярии;
- паразитарных заболеваниях;
- лептоспирозе;
- употреблении жирной пищи за несколько часов или непосредственно перед забором крови;
- менструальном периоде у женщин.
Действия при положительном и сомнительном результате анализа
Положительная и ложноположительная реакция Вассермана при беременности и не только – своего рода толчок для проведения комплексного исследования состояния организма.
Результат на rw анализ может быть ошибочен, но и в процессе исследования могут выявиться наличие или отсутствие других заболеваний.
При результате с различной степенью положительности, следует пройти еще 2 исследования, похожих на анализ крови rw, для подтверждения или опровержения наличия сифилиса:
- Реакция иммунофлюоресценции, сокращенно «РИФ». Данная процедура определяет наличие трепонем на ранней стадии заражения. Путем подсадки возбудителя к забранной крови человека, наблюдения за реакцией на подсветку можно определить наличие болезни. Если содержимое пробирки начнет светиться – значит сифилис подтверждается.
- Реакция иммобилизации бледных трепонем, аббревиатура «РИБТ». Такое исследование точно отличит ложноположительный результат от других видов, подтвердит или опровергнет положительный анализ крови на рв.
При повторном анализе и утверждении диагноза «Сифилис» необходимо незамедлительно начать лечебные мероприятия. Такое венерическое заболевание поддается излечению на первичной стадии.
На последующих стадиях течения заболевания, благодаря лекарственным препаратам, можно поддерживать стабильность состояния здоровья и не допускать дальнейшего развития заболевания.
Положительная реакция Вассермана при беременности грозит передаче болезни и будущему ребенку. Развитие плода с большой вероятностью пройдет с нарушениями и осложнениями, присутствует вероятность летального исхода зародыша.
Дабы исключить столь неприятные последствия для новорожденного, беременность протекает под строгим контролем целой группы специалистов. Проводятся различные мероприятия по профилактике передачи заболевания младенцу. Реакция Вассермана при беременности проводится регулярно, дабы исключить ошибочный результат.
Сразу после рождения ребенка, врачи визуально осматривают плаценту на наличие мест поражения инфекцией, оценивают ее плотность. При низкой плотности плацентарной ткани, ее часть может остаться в организме роженицы. Это грозит неприятными последствиями и осложнениями, а так же требует срочной чистки детородных путей.
Спустя 14 дней после родов, роженицу и ребенка подвергают ряду анализов на уровень состояния здоровья, наличие заболевания и нарушений в развитии младенца. Начальные 12 месяцев жизни ребенок состоит на учете венеролога, регулярно проходит анализ крови на rw и профилактических мероприятий. По мере взросления, раз в несколько лет проводятся повторные исследования.
Что такое анализ крови на rw необходимо знать каждому человеку для обеспечения безопасного сосуществования с носителями заболевания, а так же самодиагностики на наличие сифилиса.
Сифилис – тяжелый диагноз, однако поддается корректировке и излечению на первичной стадии. Поэтому знание о болезни и методах ее диагностирования может спасти жизни многих людей.
Видеозаписи по теме
tvojajbolit.ru
ложноположительная, причины, анализ на рв, rw отрицательный что это значит, ЭДС, кровь, почему
Положительная реакция Вассермана в большинстве случаев свидетельствует о наличии у пациента сифилиса. Однако существуют случаи, когда результат оказывается положительным при отсутствии заболевания. В этом случае назначается дополнительное обследование.
В каких случаях назначается
Обследование назначается, когда есть подозрение или необходимо исключить наличие такого инфекционного венерического заболевания, как сифилис. Также анализ назначают в процессе лечения этого заболевания с целью контроля его эффективности.
Показаниями к проведению обследования являются:
- наличие симптомов заболевания;
- случайные половые контакты;
- употребление наркотических средств;
- наличие контакта, в том числе бытового, с инфицированным человеком;
- контроль проводимого лечения;
- беременность на любом сроке, а также ее прерывание;
- увеличение лимфатических узлов, сопровождающееся высокой температурой;
- донорская сдача крови, спермы, тканей и органов;
- нахождение в местах лишения свободы и в психиатрической клинике;
- работа в качестве медицинского персонала, в торговле, в сфере образования и социальной сфере;
- госпитализация, в том числе в качестве сопровождения ребенка;
- обследуют детей, матери которых инфицированы.
Как проводится
Кровь сдается натощак. Последний прием пищи должен быть не позднее чем за 8 часов до обследования. За 8 часов до сдачи крови нужно отказаться от приема жирной пищи, алкогольных напитков, лекарств. Запрещено проводить диагностику, если пациенту была введена чужеродная сыворотка. Для анализа берется венозная кровь в объеме 8 мл. Если анализ берется у младенца, то используют черепную или яремную вену.
Исследование крови по Вассерману основано на реакции иммунной системы на возбудитель заболевания. Если человек инфицирован, то при добавлении в сыворотку его крови, в которой содержатся антитела к сифилису, искусственного белка (кардиолипинового антигена) и связывающего белка (комплемента) происходит реакция, в ходе которой образуется осадок. Осадок образуется из-за присутствия антител, которые выработал организм для борьбы с заболеванием.
Отсутствие осадка означает отрицательный результат, наличие — положительный. Если выпало малое количество осадка, то реакцию считают сомнительной. В случае положительного анализа крови на РВ сыворотку разбавляют еще 2 раза, чтобы понять, в каком разведении произошла реакция. Это позволяет выявить, какое количество бактерий сифилиса находится в организме.
Расшифровка результатов
Расшифровка результатов анализа проводится лечащим врачом. Результат может быть отрицательным, положительным, спорным. Но не всегда положительная реакция означает наличие заболевания.
RW отрицательная норма
Нормой считается полный гемолиз, то есть разрушение эритроцитов. Если это произошло, значит, реакция отрицательная. Во время расшифровки анализа крови при проведении экспресс-диагностики сифилиса (ЭДС) необходимо учитывать, что в течение первых 2 недель после инфицирования RW будет отрицательной. Исключение составляет скрытый вторичный период, когда временно результат из положительного переходит в отрицательный.
RW положительная
Положительная реакция обозначается знаком «+». Количество плюсов может быть разным — это зависит от степени вероятности заболевания. В случае первичного заражения реакция становится положительной на седьмой неделе болезни. У некоторых больных RW положительный уже на пятой неделе. Если сифилис вторичный, то обследование покажет наличие инфекции сразу.

Если у пациента скрытый вторичный период, то реакция может перейти в отрицательную, но затем во время рецидива снова будет образовываться осадок, свидетельствующий о наличии болезни. В случае врожденного характера заболевания диагностика приведет к положительному результату.
Диагностику проводят также с целью контроля проводимого лечения. Бывают случаи, когда, несмотря на проводимую терапию, реакция остается положительной. Такое явление носит название серорезистентный сифилис. В этом случае такая диагностика не дает ответа на вопрос об уничтожении инфекции, и ее перестают проводить.
RW ложно положительная
Бывают ситуации, когда у человека, не болеющего венерическим заболеванием, результат обследования оказывается положительным. Такое случается, если по каким-либо причинам иммунная система начинает уничтожать свои же клетки. Тогда при диагностике выявляются антитела, характерные болезни. Такое явление носит название ложноположительная реакция Вассермана.
Причинами получения ложного результата могут стать:
- вирусные и инфекционные заболевания, включая кишечные инфекции и туберкулез, в том числе период после выздоровления;
- аутоиммунные системные заболевания;
- воспалительные заболевания сердечно-сосудистой системы;
- сахарный диабет;
- онкологические заболевания;
- третий триместр беременности;
- заболевания кровеносной системы;
- прием некоторых лекарств;
- алкоголизм и наркомания;
- прием жирной пищи перед сдачей анализа;
- период менструации.
Таким образом, при получении результата, свидетельствующего о наличии сифилиса, нужно исключить возможность недостоверной реакции и провести дополнительные обследования.
Вконтакте
Google+
Одноклассники
krov.expert









 Но нужно понимать, что яблочный уксус продаётся 5%, то есть для применения его вместо 9% уксуса, вам потребуется яблочного в 2 раза больше. Вместо 1 столовой ложки 9% уксуса берем 2 столовых ложки яблочного.
Но нужно понимать, что яблочный уксус продаётся 5%, то есть для применения его вместо 9% уксуса, вам потребуется яблочного в 2 раза больше. Вместо 1 столовой ложки 9% уксуса берем 2 столовых ложки яблочного.  Довольно часто любители кулинарных экспериментов находят новые рецепты и тут же хотят их испробовать, и каждый из них наверняка сталкивался с такой проблемой, как измерение веса продуктов в граммах или миллилитрах. Уксус относится к таким продуктам, который надо добавлять максимально точно, а не «на глаз» иначе любое блюдо можно безнадежно испортить.
Довольно часто любители кулинарных экспериментов находят новые рецепты и тут же хотят их испробовать, и каждый из них наверняка сталкивался с такой проблемой, как измерение веса продуктов в граммах или миллилитрах. Уксус относится к таким продуктам, который надо добавлять максимально точно, а не «на глаз» иначе любое блюдо можно безнадежно испортить.



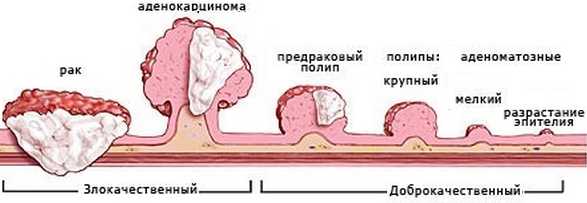
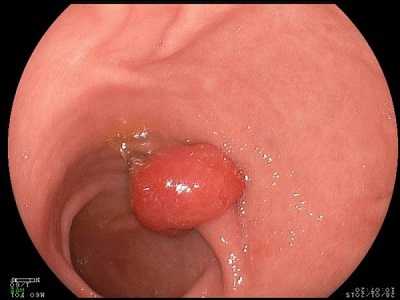
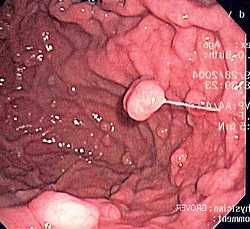
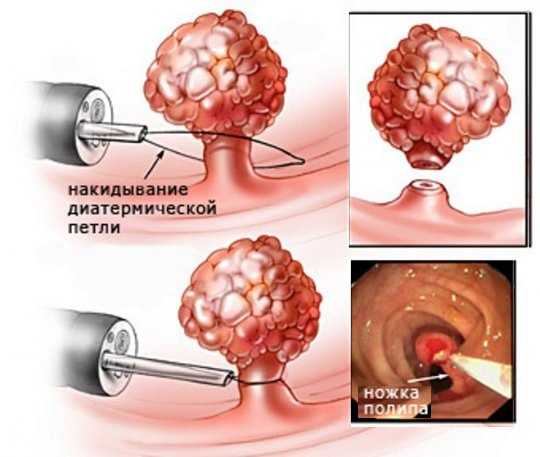

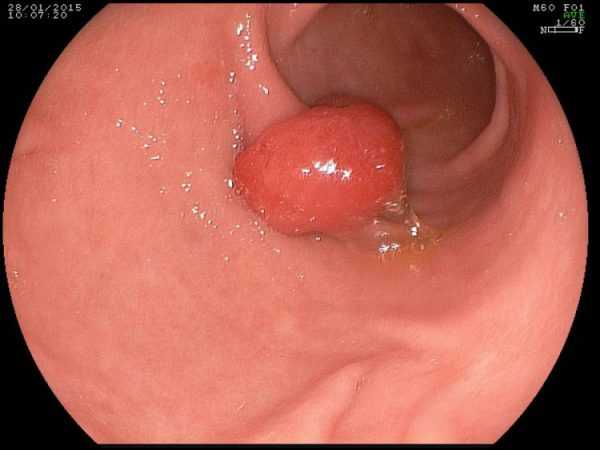
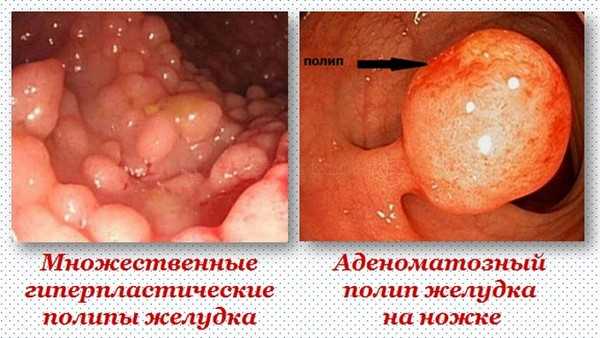
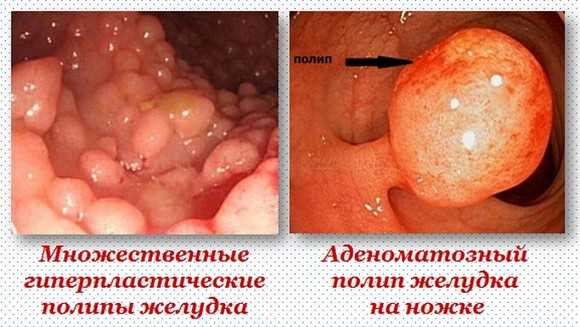
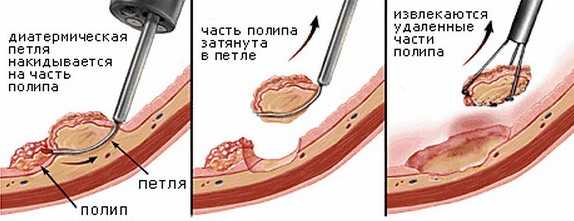
 Наиболее точным и простым методом обнаружения полипозного заболевания в желудке является фиброгастродуоденоскопия.
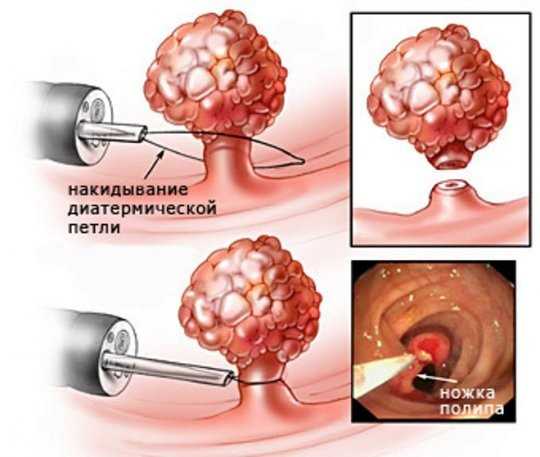
Наиболее точным и простым методом обнаружения полипозного заболевания в желудке является фиброгастродуоденоскопия. В основе лечебного питания при полипах в желудке лежит предотвращение дальнейшего раздражения стенок желудка и снижение воспалительной реакции. Для этого следует исключать острые, кислые, горячие, холодные блюда, грубую пищу.
В основе лечебного питания при полипах в желудке лежит предотвращение дальнейшего раздражения стенок желудка и снижение воспалительной реакции. Для этого следует исключать острые, кислые, горячие, холодные блюда, грубую пищу.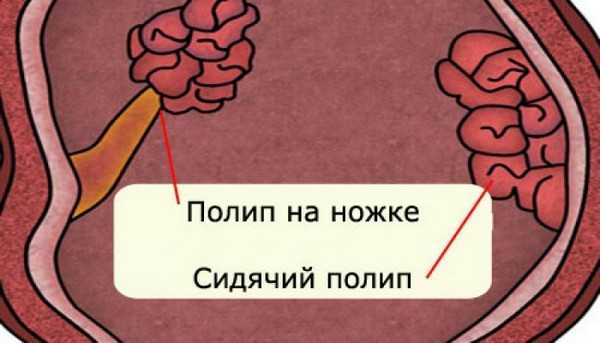
 Показатели нормы и отклонений кровяного давления
Показатели нормы и отклонений кровяного давления
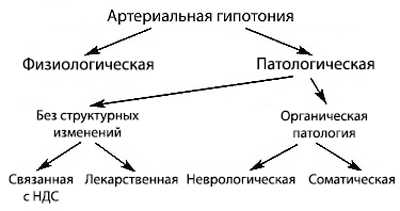
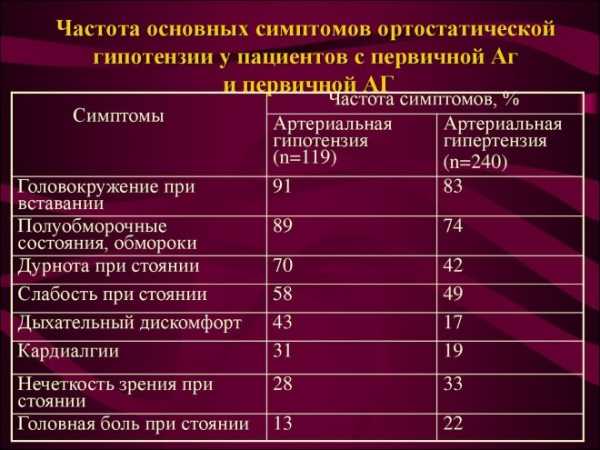
 Виды артериальной гипотонии
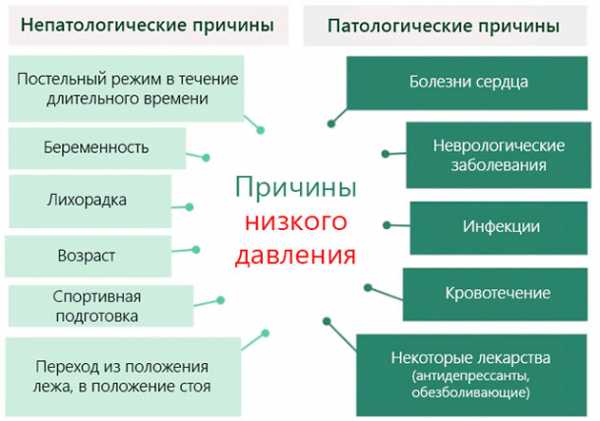
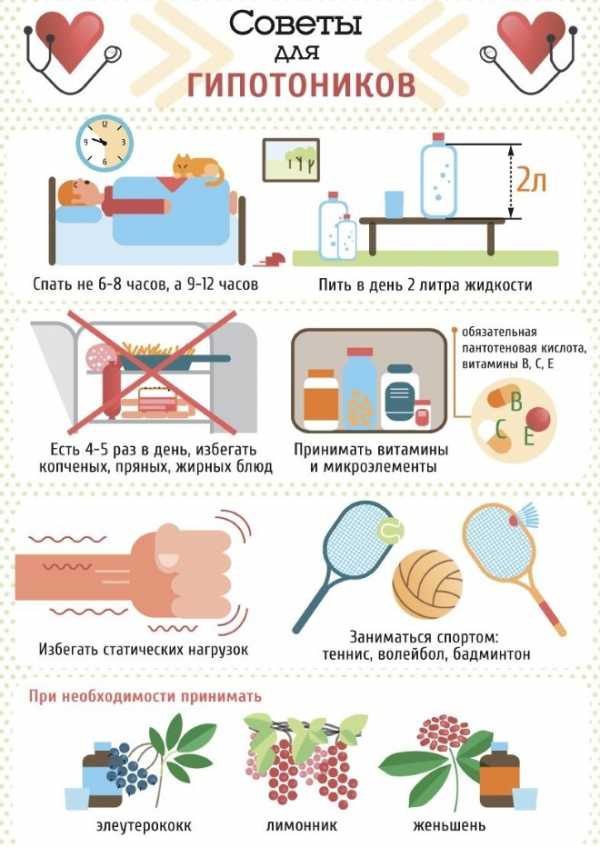
Виды артериальной гипотонии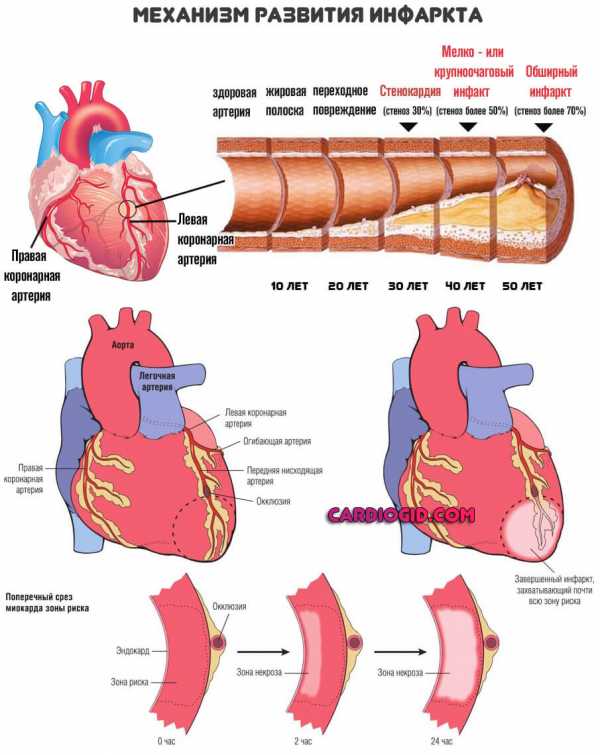 Причины низкого давления
Причины низкого давления Нажмите на фото для увеличения
Нажмите на фото для увеличения
















 Эта техника ходьбы часто используется людьми пожилого возраста, так как при скандинавской ходьбе, ощутимо снижается нагрузка на тазобедренные суставы и поясничный отдел.
Эта техника ходьбы часто используется людьми пожилого возраста, так как при скандинавской ходьбе, ощутимо снижается нагрузка на тазобедренные суставы и поясничный отдел.







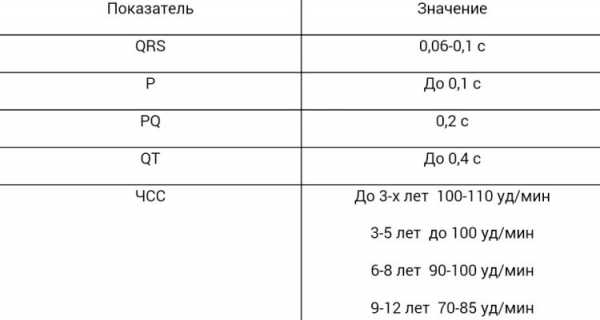
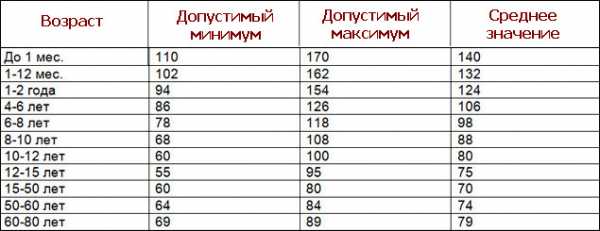 Таблица нормы пульса по возрастным категориям
Таблица нормы пульса по возрастным категориям





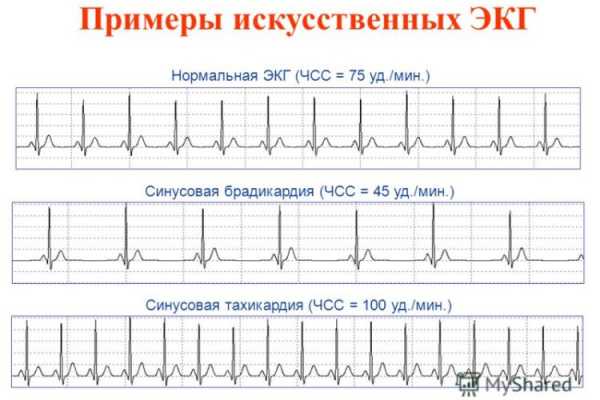
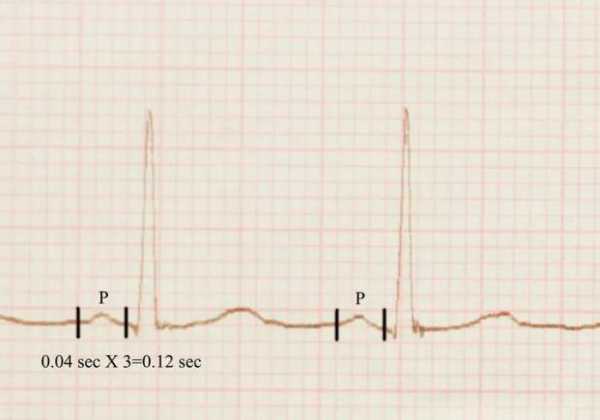
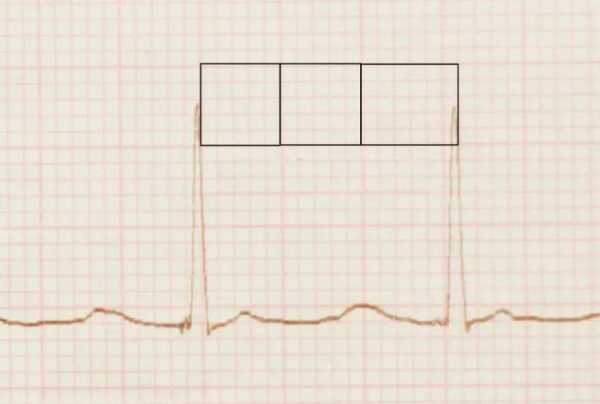
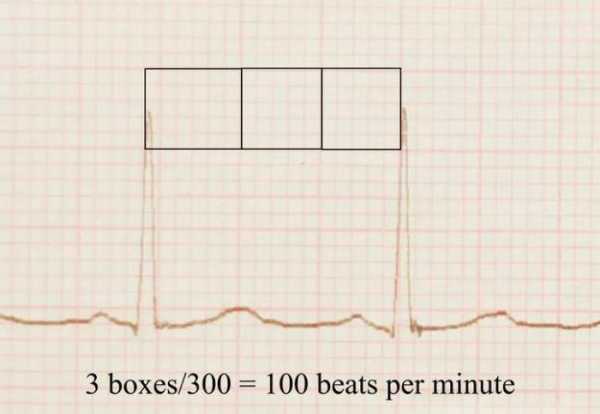
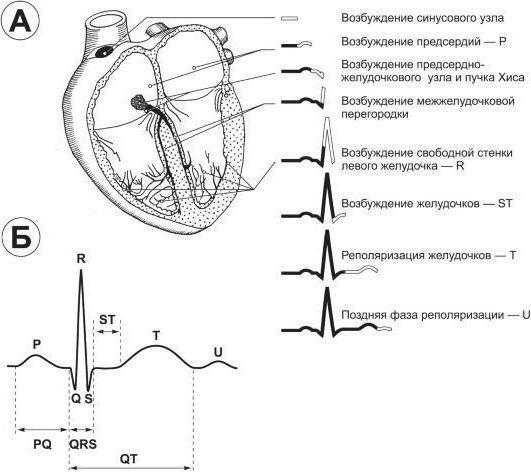
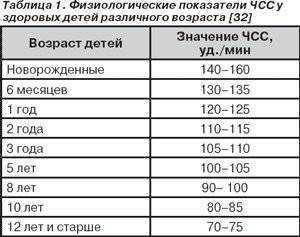 При описании ЭКГ, как правило, указывают частоту сердечных сокращений (ЧСС). Норма от 60 до 90 (для взрослых), для детей (см. табл.)
При описании ЭКГ, как правило, указывают частоту сердечных сокращений (ЧСС). Норма от 60 до 90 (для взрослых), для детей (см. табл.)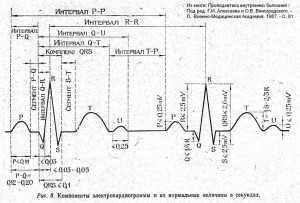
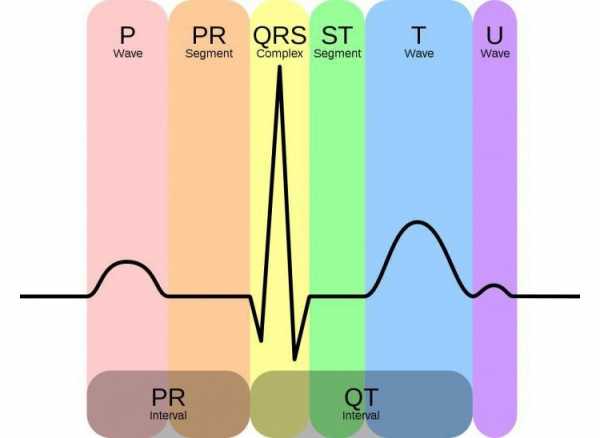
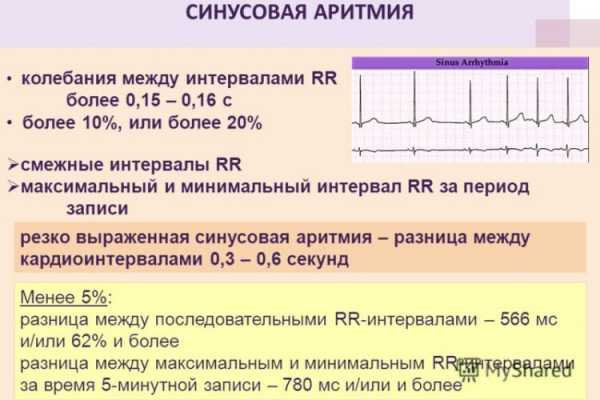
 Это параметр, отражающий ритмичность сердечных сокращений, возникающих под влиянием синусового узла (в норме). Он показывает слаженность работы всех отделов сердца, последовательность процессов напряжения и расслабления сердечной мышцы.
Это параметр, отражающий ритмичность сердечных сокращений, возникающих под влиянием синусового узла (в норме). Он показывает слаженность работы всех отделов сердца, последовательность процессов напряжения и расслабления сердечной мышцы.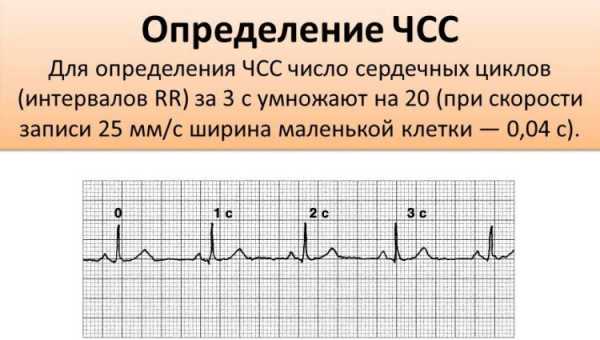
 Позволяет анализировать тоны и шумы сердца. Их продолжительность, периодичность и время возникновения соотносятся с фазами сердечной активности, что дает возможность оценить работу клапанов, риски развития эндо- и ревмокардита.
Позволяет анализировать тоны и шумы сердца. Их продолжительность, периодичность и время возникновения соотносятся с фазами сердечной активности, что дает возможность оценить работу клапанов, риски развития эндо- и ревмокардита.



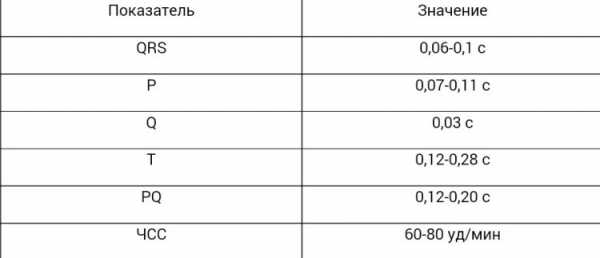
 ЭКГ расшифровка у взрослых – норма в таблице
ЭКГ расшифровка у взрослых – норма в таблице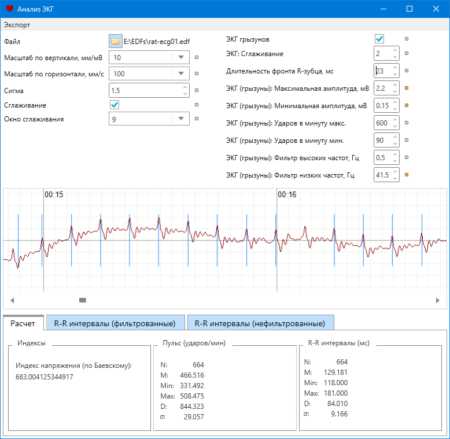 Анализ электрокардиограммы
Анализ электрокардиограммы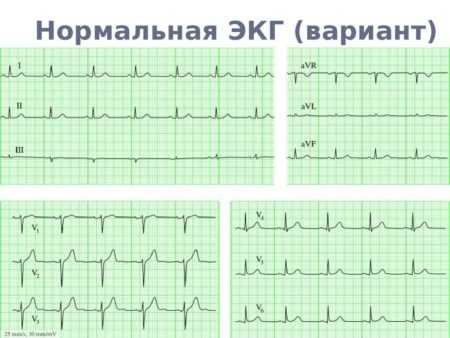 Нормальная ЭКГ
Нормальная ЭКГ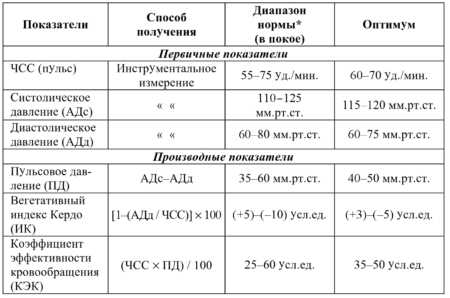 Таблица показателей ЭКГ в норме
Таблица показателей ЭКГ в норме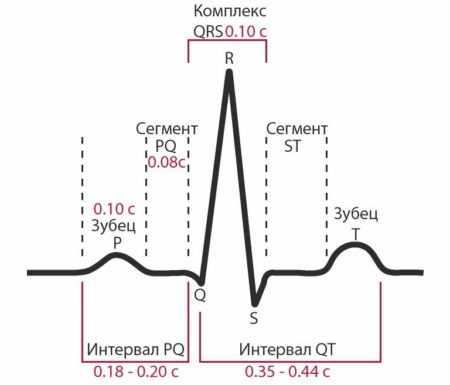 Характеристики всех показателей электрокардиографического исследования
Характеристики всех показателей электрокардиографического исследования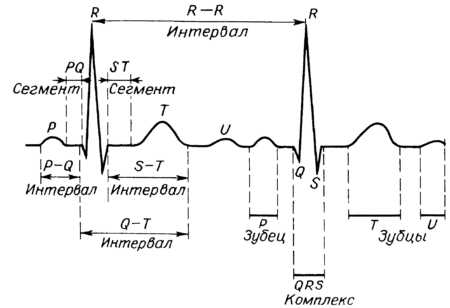 Норма ЭКГ и расшифровка всех показателей
Норма ЭКГ и расшифровка всех показателей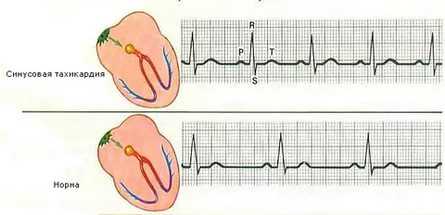 Синусовая тахикардия
Синусовая тахикардия Показатели инфаркта миокарда на ЭКГ
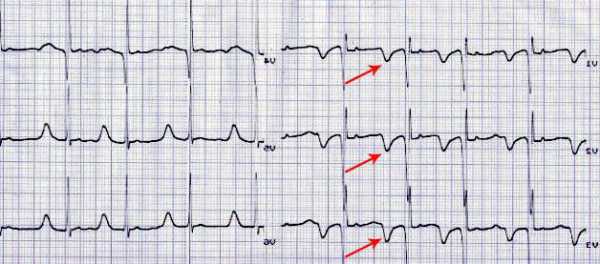
Показатели инфаркта миокарда на ЭКГ






 Высокое давление почечного происхождения
Высокое давление почечного происхождения

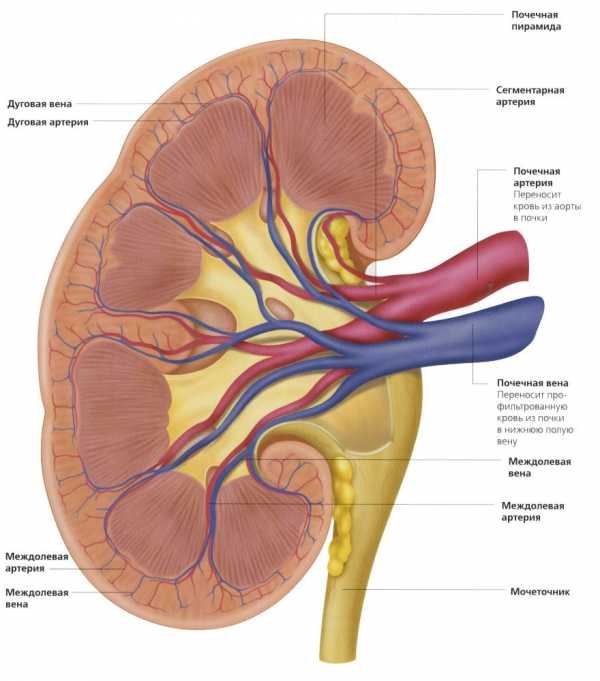
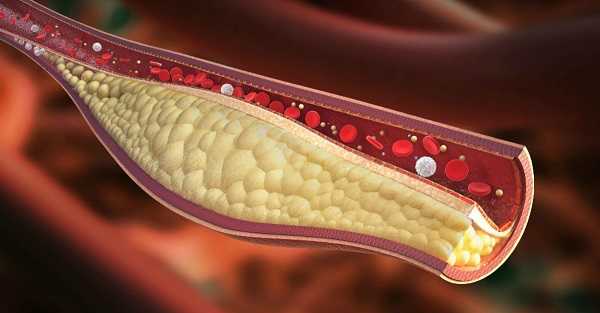
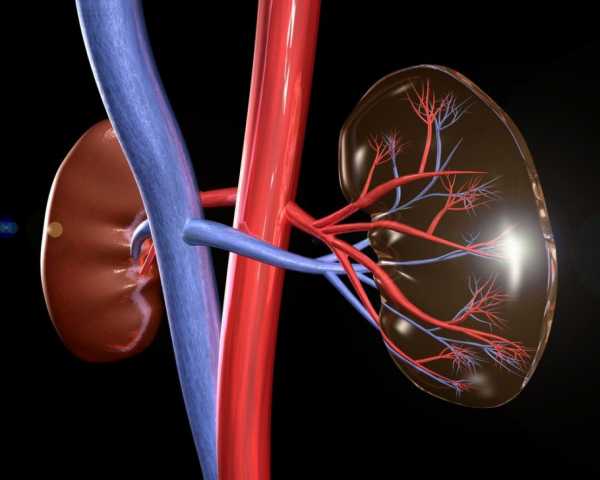
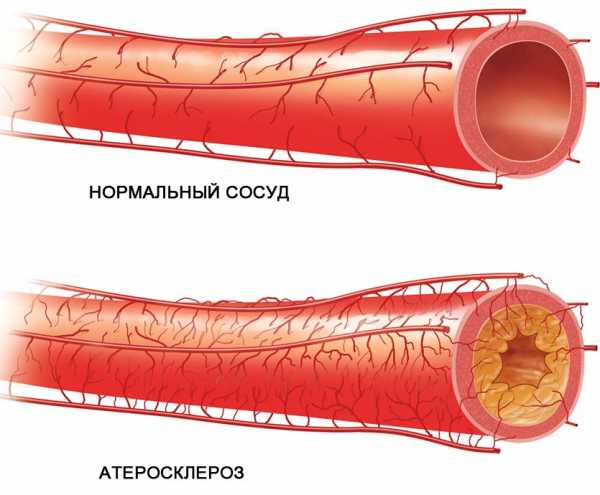
 Почка регулирует водно-солевой баланс в организме, то есть «отвечает» за вывод или задержку воды согласно нуждам человеческого тела. Давление крови, соответственно, оказывается в поле регуляции почки, поскольку именно от объема циркулирующей крови и зависит активация того или иного механизма.
Почка регулирует водно-солевой баланс в организме, то есть «отвечает» за вывод или задержку воды согласно нуждам человеческого тела. Давление крови, соответственно, оказывается в поле регуляции почки, поскольку именно от объема циркулирующей крови и зависит активация того или иного механизма.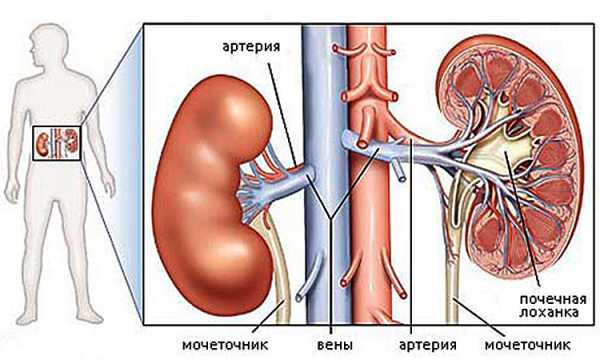
 Почечное давление – симптомы и лечение этого неприятного недуга известны далеко не всем, многие люди связывают повышение давления исключительно с болезнями сердца или сосудистой системы мозга. Но такой диагноз тоже не редок. Опасность его состоит в том, что больные могут не догадываться об истинных первопричинах гипертензии и не лечить их в то время, когда это сделать проще. Как же может система мочевыделения повлиять на такой жизненный показатель, каковы механизмы развития патологии и как с ней справляться?
Почечное давление – симптомы и лечение этого неприятного недуга известны далеко не всем, многие люди связывают повышение давления исключительно с болезнями сердца или сосудистой системы мозга. Но такой диагноз тоже не редок. Опасность его состоит в том, что больные могут не догадываться об истинных первопричинах гипертензии и не лечить их в то время, когда это сделать проще. Как же может система мочевыделения повлиять на такой жизненный показатель, каковы механизмы развития патологии и как с ней справляться?


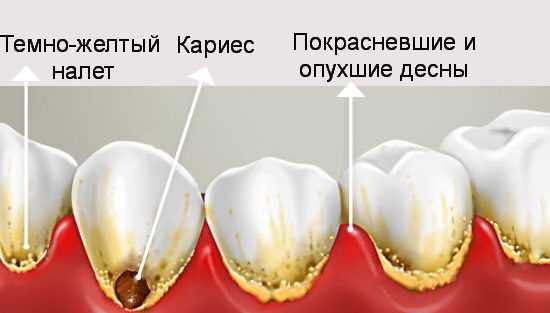
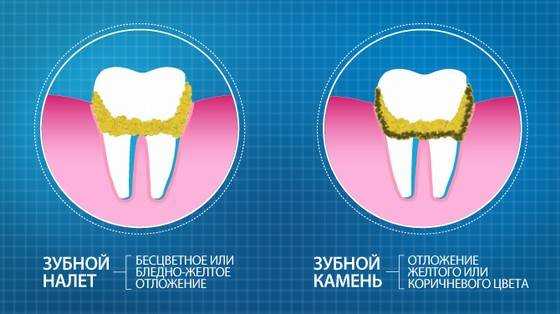
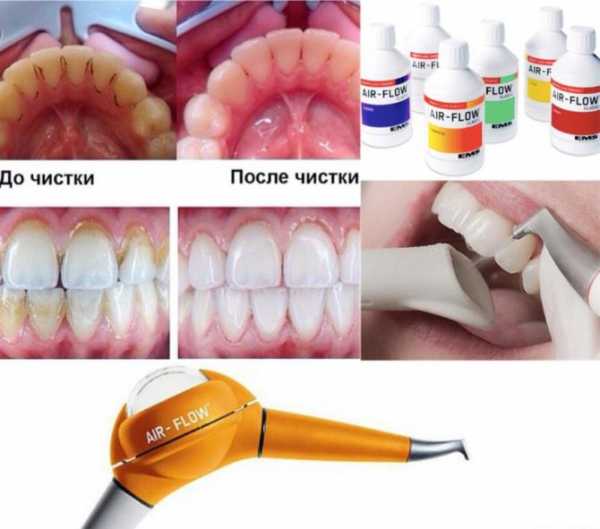
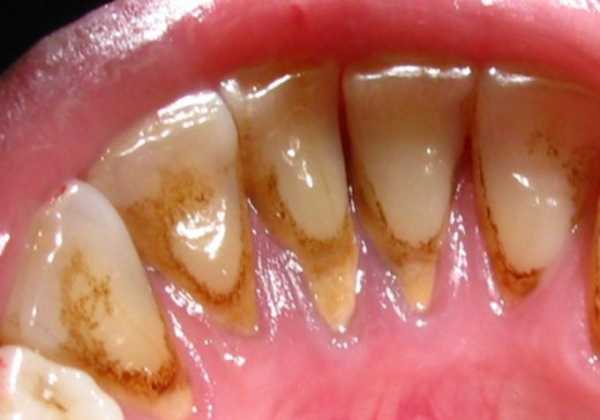 Налёт на зубах
Налёт на зубах От курения желтеют зубы.
От курения желтеют зубы.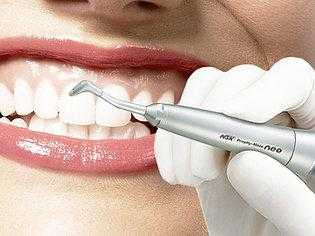 Чистка зубов ультразвуком
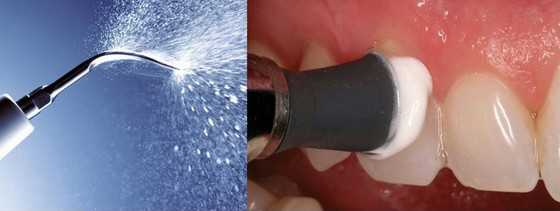
Чистка зубов ультразвуком Пользуйтесь зубной нитью.
Пользуйтесь зубной нитью. Colgate
Colgate Капа для отбеливания
Капа для отбеливания Пищевая сода
Пищевая сода Мёд
Мёд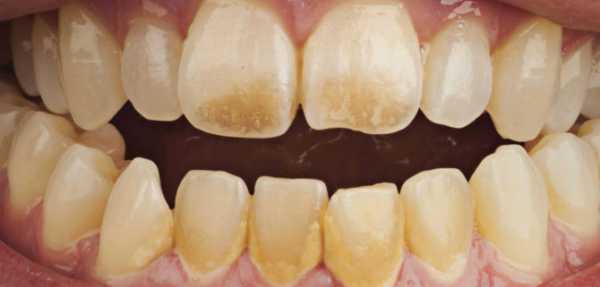
 Наиболее эффективные абразивные зубные пасты:
Наиболее эффективные абразивные зубные пасты: Самыми эффективными зубными порошками считаются:
Самыми эффективными зубными порошками считаются:





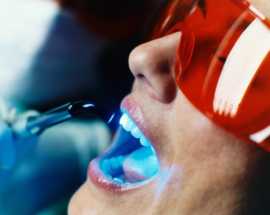 Перед процедурой наносится специальный гель, на который потом воздействует лазер. Этот гель может не применяться, но если он все же используется, с его помощью стоматолог может откорректировать оттенок зубной эмали.
Перед процедурой наносится специальный гель, на который потом воздействует лазер. Этот гель может не применяться, но если он все же используется, с его помощью стоматолог может откорректировать оттенок зубной эмали.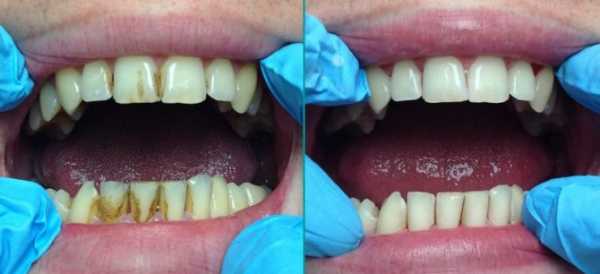
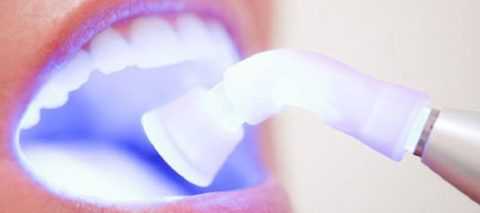
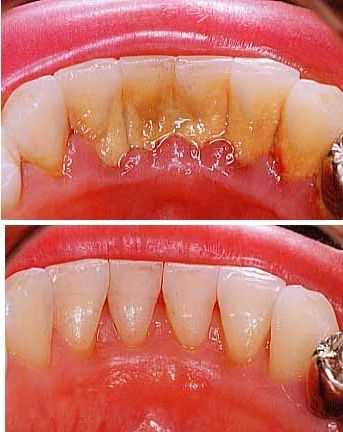


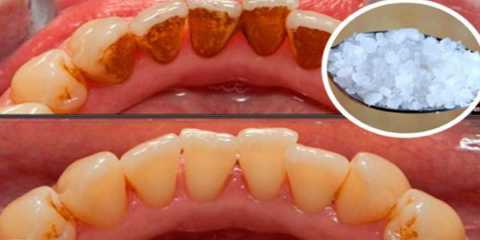

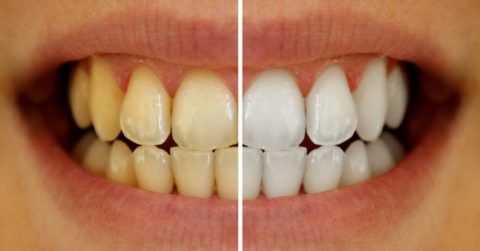





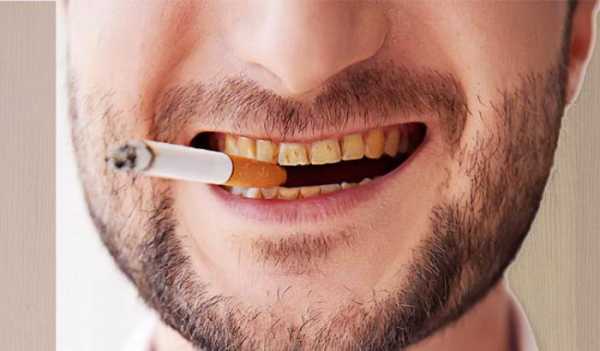
 Если ухо/уши заболело/и, а вы находитесь в транспорте, на работе, в каком-либо помещении и т.д., где нельзя применить эти процедуры, можно постараться создать тепло любым способом и с помощью того, что есть под рукой: накинуть капюшон куртки или пальто, надеть платок или шарф.
Если ухо/уши заболело/и, а вы находитесь в транспорте, на работе, в каком-либо помещении и т.д., где нельзя применить эти процедуры, можно постараться создать тепло любым способом и с помощью того, что есть под рукой: накинуть капюшон куртки или пальто, надеть платок или шарф.






 Если стреляет ухо, чем лечить и как можно помочь пациенту в домашних условиях? На помощь придет камфорный спирт, имеющий растительный состав. Характеризуется антифлогистическим, антисептическим, анальгезирующим действием. После использования расширяются кровеносные сосуды, улучшается трофика тканей ушей.
Если стреляет ухо, чем лечить и как можно помочь пациенту в домашних условиях? На помощь придет камфорный спирт, имеющий растительный состав. Характеризуется антифлогистическим, антисептическим, анальгезирующим действием. После использования расширяются кровеносные сосуды, улучшается трофика тканей ушей.

 Вода попадает в ухо, уменьшается количество ушной серы, которая защищает слуховой проход от внешних факторов и препятствует их проникновению во внутренние структуры. Так развивается воспаление и появляется боль. До посещения ЛОР-врача необходимо освободить уши от воды. Жидкость должна вытекать естественным путем. Для этого рекомендуют лечь на сторону поражения, а после удаления воды обработать ухо борным спиртом для уничтожения микробов. Запрещено сушить уши ватными палочками и феном, поскольку они могут повредить и спровоцировать ожоги нежной и хрупкой барабанной перепонки.
Вода попадает в ухо, уменьшается количество ушной серы, которая защищает слуховой проход от внешних факторов и препятствует их проникновению во внутренние структуры. Так развивается воспаление и появляется боль. До посещения ЛОР-врача необходимо освободить уши от воды. Жидкость должна вытекать естественным путем. Для этого рекомендуют лечь на сторону поражения, а после удаления воды обработать ухо борным спиртом для уничтожения микробов. Запрещено сушить уши ватными палочками и феном, поскольку они могут повредить и спровоцировать ожоги нежной и хрупкой барабанной перепонки.

 икладывают к больному уху.
икладывают к больному уху.




 Отит. Что делать, когда «стреляет» в ухе
Отит. Что делать, когда «стреляет» в ухе
