причины и о чём это говорит?
Желтый кал у взрослого чаще всего не является привычным. Необходимо начинать искать объяснения изменения цвета кала человека от нормального коричневого до бледно-желтого, желтоватого или ярко желтого.
О чем говорит изменение цвета кала?
В норме у взрослого человека кал имеет коричневый оттенок. Но при нарушениях в работе организма цвет стула может измениться до светлого, бело-желтого, серого, как глина, землистого, желто-зеленого, зелено-серого, песочного, желто-коричневого, оранжевого, темно-оранжевого, красного или черного. Разноцветный кал не есть норма, но встречается он достаточно редко, самым же распространенным цветом измененных фекалий является жёлтый.
Желтые какашки у взрослых появляются из-за недостаточного поступления в кишечник фермента стеркобилина, отвечающего за окрашивание какашек. Каким цветом будет выходить кал, зависит именно это стеркобилина, вырабатываемого печенью, чем его меньше, тем кал светлее, а чем больше – темнее.

Фекалии желтого цвета могут послужить поводом для обращения к врачу, если проблема действительно кроется в неправильной работе печени, желчного пузыря, поджелудочной железы – органов отвечающих за выработку ферментов для пищеварения.
Не опытному человеку по цвету определить заболевание будет тяжело, а вот специалист сразу наметит «круг подозреваемых».
Существует вариант, что кал у взрослого изменился на светлый и по естественным причинам, что значит – волноваться не о чем. Но о подобных причинах появления кала с желтизной или желтого цвета будет сказано ниже.
Фото:


Одна из главных причин запора и поноса — употребление различных лекарств. Для улучшения работы кишечника после приема препаратов, нужно каждый день пить простое средство …Подробнее…
Безобидные причины
Цвет каловых масс взрослого человека во многом зависит от внешних факторов. Меняется цвет фекалий на желтоватый, желто-зеленый, оранжевый при:
- Употреблении в пищу большого количества молока, молочно-кислых продуктов.
- Увеличенном содержании в рационе взрослого гороха и других бобовых.
- Употреблении в пищу продуктов желтого цвета – тыква, апельсин, морковь, хурма, курага, дыня, желтые яблоки и груши.
- Преобладании в рационе хлебобулочных изделий, так как те содержат трудноусваиваемые углеводы.
- Приеме желчегонных средств.
- Антибиотикотерапии.
- Лечении противотуберкулезными, противовоспалительными средства.
- Приеме слабительных препаратов.
- Использовании оральных контрацептивов (противозачаточные таблетки для женщин).
- Приеме большого количества спиртного, особенно если часто пить.
- Быстром продвижении кала по кишечнику (у некоторых людей такая особенность организма – быстрая перистальтика – является нормой).
Если цвет кала здорового взрослого человека с коричневого внезапно меняется на желтый, а прочих симптомов нет, то причины для беспокойства отсутствуют.
Следует просто хорошо подумать и выбрать из вышеприведенного списка, какая причина послужила поводом к изменению цвета кала в данном случае. Нормальный организм взрослого человека всегда реагирует на подобные изменения со стороны окружающей среды тем, что коричневые каловые массы изменяются на желтые.
Если эти изменения в цвете кала единоразовые и при другом питании, отказе от алкоголя и препаратов возвращаются в норму, то все хорошо и не стоит думать, нормально ли это.
Если желтая какашка у взрослого появляется по этим причинам, специфического лечения назначаться не будет. Человек и сам понимает, что делать – перейти на другое питание, перестать употреблять спиртное, закончить курс приема лекарств, либо сменить препарат. Но если ни одна из вышеперечисленных причин не подходит, то следует подумать, о чем это говорит, и нацелиться на более неприятные факторы.

Рецепт Е. Малышевой от запоров
Дорогие мои, нормализовать пищеварение и стул, убрать запоры, вам помогут не дорогостоящие таблетки, а простейший народный, давно забытый рецепт. Записывайте скорее, завариваете 1 ст. ложку…
Читать далее…
Патологии, влияющие на цвет кала

При различных заболеваниях кал человека может стать желтого цвета полностью, либо быть светлого цвета с желчью.
Определенные патологические состояния и болезни будут влиять на цвет кала:
- Муковисцидоз, острый или хронический панкреатит, и прочие заболевания поджелудочной железы.
- Слабая работа поджелудочной железы, выражающаяся в выработке недостаточного количества ферментов, необходимых для пищеварения.
- Гепатит или цирроз печени.
- Бродильная диспепсия.
- Сдавление желчного протока (опухоль соседнего органа или просто патологическое строение), вызывающее застой желчи.
- Воспаленный желчный пузырь.
- Дискинезия желчных путей.
- Состояние после удаления желчного пузыря.
- Сахарный диабет и прочие заболевания, связанные с гормонами.
- Гормональные перестройки и временные сбои в организме во время беременности, после родов или в климактерический период у женщин.
- Состояние после операции на каких-либо органах пищеварительного тракта.
- Хроническая болезнь желудка – язва и гастрит.
- Болезнь Крона вызывает тотальное повреждение кишечного тракта, из-за чего пища усваивается и перерабатывается не полностью и кал выходит измененного цвета – желтый глинистый.
- Нервный стресс, особенно при частых моральных утомлениях.
Помня, какого должен быть нормального цвета кал у взрослого, можно сразу заметить малейшие отклонения и проанализировать, что означает данное изменение. Ведь много от чего зависит изменения окраски фекалий, но если это не безобидные причины (питание, медикаменты), то есть вероятность развития патологического процесса или даже болезни из списка выше.
Начинать лечение без предварительной диагностики нельзя. Необходимо сразу же обратиться к врачу, если проблема с цветом стула длительное время беспокоит взрослого человека.
Одна из главных причин запора или диареи- неправильное питание. Поэтому для улучшения работы кишечника нужно каждый день пить простое …Подробнее…
Что предпринять?

Заметив изменение цвета кала, взрослый человек не должен оставлять данный факт без внимания.
Обязательно стоит:
- Проанализировать возможные причины изменения цвета фекалий.
- Посмотреть и подумать, были ли другие странности в работе организма (тошнота, нежелание кушать, рвота, температура и т.д.).
- Изменить рацион питания, если вероятной причиной изменения цвета кала может быть он.
- Если есть возможность, отказаться от приема лекарственных средств. А если нет, проконсультироваться с текущим специалистом, их назначившим, о появлении желтого кала, это может быть просто побочный эффект.
- Если видимых причин не обнаружено, стоит пройти диагностику в больнице.
- Сдать кал на копрограмму, бакпосев.
- Сделать УЗИ печени и желчного пузыря, поджелудочной железы.
- Сдать клиническую кровь и биохимическую.
Видео:
После диагностики, если результаты оставляют желать лучшего, следует обратиться к профильному специалисту – гастроэнтерологу. Далее он назначит лечение исходя из установленного диагноза.
Начинать лечение самостоятельно противопоказано. Единственное, что может сделать взрослый, это сбалансировать рацион питания, отказаться от вредных привычек и приема лишних, не жизненно важных, медикаментов (слабительные, сорбенты и т.д.).

Что говорят проктологи Израиля о запоре?
Запор очень опасен и очень часто это первый симптом геморроя! Мало кто знает, но избавиться от него очень просто. Всего 3 чашки этого чая в день избавят вас от запоров, метеоризмов и прочих проблем с желудочно-кишечным трактом…
Читать далее…
Когда точно стоит обратиться к врачу?

Желтый кал не всегда сразу беспокоит взрослого человека, но это до тех пор, пока не появляются иные симптомы патологии. И тогда не реагировать не странный признак становится невозможным.
Посетить врача стоит обязательно, если:
- Появились боли в животе любого характера.
- Живот аномально мягкий или твердый.
- Желтый кал в некоторых местах розоватый, то есть имеет примеси крови.
- Наблюдается светлое состояние фекалий и одновременно темная моча.
- Кал рыхлый, песочный, со временем и вовсе перестает быть оформленным.
- Появляется тошнота, иногда вплоть до рвоты.
- Появилась рвота фонтаном, особенно насыщенно желтого цвета.
- Понос или запор чередуются.
- Начался подъем температуры, небольшая, но долго не падает.
- Возникает слабость.
- Нет желания употреблять пищу.
Недостаток в рационе жидкости — одна из главных причин запора. Чтобы от него избавиться за 3 дня, нужно каждый день пить простое средство …Подробнее…
Обращение к врачу при подобных симптомах является просто обязательным мероприятием, иначе можно довести болезнь до разгара, а состояние здоровья до критического. Опытный специалист поможет разобраться в причинах появления желтого кала у взрослого, и расскажет, что делать в каждом конкретном случае.
lechimzapor.com
Кал светло-желтого цвета – повод для беспокойства или норма
Состояние здоровья человека можно определить по различным факторам. Внешний вид, самочувствие, боли и другие черты — важные нюансы в составлении диагноза. Но есть еще один фактор, на который люди редко обращают внимание — цвет кала. Он позволяет узнать о состоянии внутренних органов, отвечающих за процессы обмена веществ. Сегодня мы обсудим кал светло-желтого цвета.
Каким должен быть цвет кала в норме
У здорового организма всегда есть строго определенный цвет кала. Он зависит от многих факторов пищеварения и переработки пищи, поэтому по нему можно определять состояние функций тела.
За цвет кала в основном отвечает билирубин. Это вещество содержится в желчи, с помощью которой и выделяется из организма вместе с отходами пищеварения. Билирубин образуется из гемоглобина, возникающего в процессе распада красных кровяных телец и их замещения новыми клетками. Здоровый организм регулирует эту функцию, поэтому темпы вывода билирубина в нем идентичен вне зависимости от возраста, пола и расы.


Нормальный цвет кала, обеспечивающийся желчью, коричневый. Но его оттенок может варьироваться в зависимости от типа диеты, питающей организм.
Допускаются следующие оттенки кала (таблица 1).
| Цвет кала | Характеристика |
| Темно-коричневый | Это стандартный цвет фекалий у здорового человека при смешанной диете |
| Светло-коричневый | Такой оттенок возникает при строгой растительной диете, не вредящей организму |
| Черно-коричневый | Наличие большого количества мяса в рационе делает кал более темным |
| Светло-желтый с оранжевым оттенком | Возникает при строгой молочной диете |
При возникновении кала другого цвета стоит обратиться к врачу. На это влияет не только доля билирубина, но и другие факторы вроде внутреннего кровотечения, нарушения пищеварения, застоя в кишечнике и подобного.
Нормальный цвет кала, регулируемый содержанием билирубина в желчи, коричневый. Он имеет различные оттенки, что зависит от рациона пациента.
Препараты могут изменять цвет фекалий. Беспричинное изменение цвета или оттенка свидетельствует о нарушениях в процессах жизнедеятельности организма.
О том, каким должен быть цвет стула, узнайте из предложенного видео:
Причины изменения цвета
Светлый оттенок стула не считается здоровым и свидетельствует о нарушениях в организме. Иногда к нему приводит большое потребление молочных продуктов, но резкое беспричинное изменение цвета — повод посещения врача.
Причин для возникновения светло-желтого кала несколько. Это свидетельствует о нарушении работы поджелудочной железы, печени или проблемах с пищеварительным трактом.
Отмечают следующие проблемы при подобном изменении цвета отходов:
- Ферментативная недостаточность поджелудочной железы. Нередко желтый оттенок кала свидетельствует о наличии в нем жиров. Организм не справился с их переработкой из-за отсутствия необходимого фермента, выделяемого поджелудочной железой. Если выработка ферментов нарушена или отсутствует вовсе, то кал будет иметь различные оттенки, свидетельствующие о нарушении пищеварения.

 Нарушение пищеварительных процессов. Жиры могут не перевариться и по другим причинам. Опасные заболевания, поражающие кишечник, могут мешать нормальному пищеварению, изменяя цвет кала. К ним относится болезнь Крона и подобные ей.
Нарушение пищеварительных процессов. Жиры могут не перевариться и по другим причинам. Опасные заболевания, поражающие кишечник, могут мешать нормальному пищеварению, изменяя цвет кала. К ним относится болезнь Крона и подобные ей.- Заболевания желчного пузыря и печени в общем. Если процесс желчеотделения нарушен, то билирубин может поступать в организм в неизменном виде. Из-за этого кал приобретает золотисто-желтый цвет и другие подобные оттенки, что зависит от рациона и работы пищеварения. Моча при нарушении желчеотделения имеет насыщенный цвет. При такой проблеме нужно незамедлительно обратиться к врачу, ведь нарушение этого процесса опасно для организма.
Причин для фекалий светло-желтого оттенка несколько. Он может стать таким из-за большого количества молочных продуктов в рационе, что безопасно для организма. В других случаях возможны нарушения в работе желчного пузыря, поджелудочной железы или пищеварения. Кал светло желтого цвета — повод посещения врача, ведь это свидетельствует о существенных проблемах здоровья.
Расстройство ЖКТ
Причинами могут быть такие заболевания, как:

 Нарушение моторики кишечника, которое вызывается употреблением большого количества жирной и тяжелой пищи, бесконтрольным применением слабительных препаратов, воспалением кишечника, кишечными инфекциями, а также постоянным и чрезмерным нервным напряжением.
Нарушение моторики кишечника, которое вызывается употреблением большого количества жирной и тяжелой пищи, бесконтрольным применением слабительных препаратов, воспалением кишечника, кишечными инфекциями, а также постоянным и чрезмерным нервным напряжением.- Полная или частичная невозможность оттока желчи из желчного из-за наличия камней в нем, доброкачественных/злокачественных опухолей печени или желчного пузыря, перенесенных хирургических вмешательств.
- Невозможность выделения ферментов поджелудочной по причине закупорки протоков при таких заболеваниях как муковисцидоз – генетическое нарушение, которое поражает железы внутренней секреции, или новообразования поджелудочной железы.
Паразиты в кишечнике
Если желтый цвет кала сопровождается его разжижением, пеной и неприятным запахом, это может быть симптомом лямблиоза. При таком состоянии нужна незамедлительная консультация врача, оно может сопровождаться также:
- Тошнотой и рвотой
- Диареей
- Различными кожными проявлениями
- Общим недомоганием, вызванным токсинами, которые выделяют паразиты
Видео об изменении цвета кала:
Гормональное нарушение
Желтый цвет кала с сохранением его нормальной консистенции может быть обусловлен гормональными сбоями в организме, которые могут происходить как у женщин, так и у мужчин. Это объясняется тем, что при недостатке либо чрезмерном количестве некоторых гормонов усиливается перистальтика тонкого и толстого кишечника, следовательно, пища не успевает нормально расщепляться.
Светло-желтый цвет кала
Цвет кала у ребенка может варьироваться в обширном диапазоне. Молодой организм еще не сформирован и может по-разному реагировать на изменения в рационе.
У ребенка
Незначительные изменения стула в ребенка не должны волновать родителей, это случается повсеместно. Главное при этом — сохранение консистенции испражнений и отсутствие пены.
Светло-желтый кал ребенка — признак молочных продуктов в рационе. Если рацион состоит из грудного вскармливания или детского питания на основе молока, тогда это нормальное состояние стула. Такой оттенок свидетельствует об усвоении зрелого молока.
Но изменение консистенции кала, сопровождающиеся пеной или резким запахом — признак нарушения пищеварения. Для грудного вскармливания нормальное состояние стула — однородная жидкость, по густоте схожая со сметаной. Если же рацион включает детское питание, то кал выходит в густом или твердом виде.


Светлый стул у ребенка возникает и при поступлении кальция в организм. Это те же молочные продукты, а также витамины и детское питание.
Но такой цвет может свидетельствовать и о плохом состоянии ребенка. Нарушение работы органов сильно изменяет цвет фекалий, что относится к работе печени, поджелудочной железы, кишечника или желчного пузыря. Нередко это вызвано патологиями или заболеваниями.
Медикаменты тоже влияют на цвет фекалий. Стоит это учитывать, если ребенок проходит медикаментозное лечение или восстановление после заболеваний.
Светло-желтый кал у ребенка — нормальное явление, возникающее из-за молочных продуктов в организме. Если самочувствие у детей нормальное, то не стоит беспокоиться о них. Но этот цвет возникает при заболеваниях пищеварения, желчного пузыря, поджелудочной железы и печени. Если состояние ребенка плохое, то необходимо срочно посетить врача.
У взрослых
Причины светло-желтого кала у взрослого человека мало отличаются от ранее перечисленных. Большое количество молочных продуктов, кальций, заболевания кишечника, железы или желчного пузыря — это основные причины для возникновения такого оттенка у фекалий.
Отличие взрослого и ребенка здесь в том, что у взрослого больше заболеваний и проблем, ведущих к подобному изменению стула.
Среди распространенных причин:

 Большое количество жирной пищи в рационе
Большое количество жирной пищи в рационе- Нарушение в работе поджелудочной железы и выделении ферментов
- Опухоли различной природы, мешающие нормальному желчеотделению
- Инфекция
- Дисбактериоз
- Гепатит
Изменение консистенции кала и его запаха — явный показатель нарушения пищеварения. Но имеется много других причин, изменяющих цвет фекалий.
Самостоятельно оценивать свое состояние бессмысленно, в этом помогут лишь анализы и осмотр врача.
У взрослого человека куда больше причин к возникновению светло-желтого кала, чем у ребенка. Различные заболевания, нарушение работы пищеварения и желчеотделения, изменение рациона и подобное — все может привести к таким симптомам. Точный диагноз может дать лишь врач, который провел осмотр пациента и сделал необходимые анализы.
Опасно ли пожелтение стула при беременности
Организм будущей мамочки терпит значительные изменения, потому пожелтение кала может иметь различные причины:

 Если основной рацион беременной женщины составляют фрукты, овощи, продукты богатые клетчаткой, желтый стул отмечался нерегулярно, и общее самочувствие не ухудшалось, то поводов для тревоги, вероятней всего, нет. Цвет фекалий нормализуется в течение 1-2 дней.
Если основной рацион беременной женщины составляют фрукты, овощи, продукты богатые клетчаткой, желтый стул отмечался нерегулярно, и общее самочувствие не ухудшалось, то поводов для тревоги, вероятней всего, нет. Цвет фекалий нормализуется в течение 1-2 дней.- Прием некоторых витаминных препаратов также может обуславливать светлый цвет кала.
- Гормональная перестройка, которой подвергается организм во время беременности.
- Заболевания ЖКТ, описанные выше. Требуется немедленная диагностика с назначением адекватного лечения.
Таким образом, не следует пренебрегать одним из важных симптомов, который поможет вовремя распознать и вылечить заболевание, не приводя к критическим последствиям.
Методы лечения отклонения
Если изменение цвета кала возникло из-за заболеваний, то назначается соответствующее лечение. Важно вовремя обратиться к врачу, ведь нарушение работы органов постоянно усугубляет общее состояние организма. Лечение назначается сугубо индивидуально в зависимости от заболевания, тяжести случая и индивидуальных особенностей пациента.
У детей такие проблемы проходят самостоятельно. Если причина изменения цвета кала не влияет на здоровье малыша и работу внутренних органов, то не стоит вредить ему медикаментами. У взрослых же лечение медикаментозное.


Восстанавливается нормальное желчеотделение, стабилизируется работа пищеварения, поджелудочной железы и печени. Нередко назначается строгая диета, которая снижает нагрузки на поврежденный орган и позволяет ускорить лечение.
В редких случаях необходимо хирургическое вмешательство. Зачастую это связано с патологиями и злокачественными образованиями, поражающими внутренние органы. Но такое лечение редко, ведь основные проблемы решаются посредством специального курса лечения, комбинирующего прием лекарств, диету и процедуры.
Если изменение цвета кала связано с заболеваниями, то необходимо срочное лечение. Такие проблемы свидетельствуют о тяжелых проблемах с пищеварением или желчеотделением, что влияет на весь организм человека. Зачастую лечение обходится медикаментами и диетой, но иногда требуется хирургическое вмешательство. Это зависит лишь от диагноза врача.
Интересное видео о различных причинах изменения кала:
Светло-желтый цвет кала тревожит многих пациентов. Зачастую это состояние фекалий нормально и связано с молочными продуктами в рационе человека. Но резкое изменение цвета свидетельствует о различных заболеваниях у детей и взрослых. Поэтому при беспричинном кале светло-желтого цвета стоит незамедлительно посетить врача.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Виолетта Лекарь
vselekari.com
Светло-желтый стул у взрослого человека: причины, лечение Отравление.ру


Содержание статьи
Состояние своего здоровья человек может определять по многим факторам: по внешнему виду, самочувствию, наличию или отсутствию боли и так далее. Можно ли определить его по виду, цвету и состоянию фекалий? Да, можно, он имеет разную консистенцию, оттенок и частоту испражнений. Светло-желтый стул у взрослого – о чем он говорит и стоит ли беспокоиться человеку при его наличии?
Каким должен быть в норме цвет кала
Нормальный цвет фекалий свидетельствует о хорошей работоспособности пищеварительной системы. Очень важно уметь опознавать патологические изменения, от этого зависит быстрота и эффективность лечения заболеваний, в результате которых они возникают. За цвет фекалий отвечает билирубин, который находится в желчи. Вырабатывается из гемоглобина, выходит из пищеварительной системы вместе с отработанной пищей наружу. Поэтому фекалии в норме должны иметь коричневый оттенок. Правда, цвет кал может приобретать в зависимости от рациона и другие оттенки:
- Коричневый темный. Этот оттенок считается нормой. Вырабатывается при смешанном диетическом питании.
- Коричневый светлый. Следствие использования строгой диеты растительного происхождения, не приносящей человеку никакого вреда.
- Черно-коричневый. Свидетельствует о том, что человек принимает в пищу очень много мяса и блюд из него.
- Светло-желтый. Говорит о том, что в рационе преобладают молочные продукты питания.

 Это основные категории здорового цвета кала. Если человек наблюдает у себя фекалии других оттенков, то к врачу обратиться стоит, причем в ближайшее время. Здесь за цвет кала может отвечать не только билирубин, но и сторонние факторы: возможные внутренние кровотечения, патологические нарушения в пищеварительной системе, застои кишечника и так далее.
Это основные категории здорового цвета кала. Если человек наблюдает у себя фекалии других оттенков, то к врачу обратиться стоит, причем в ближайшее время. Здесь за цвет кала может отвечать не только билирубин, но и сторонние факторы: возможные внутренние кровотечения, патологические нарушения в пищеварительной системе, застои кишечника и так далее.Особенно серьезно следует отнестись к факту наличия поноса. Механизмы развития этого явления также бывают разными. По природе понос бывает:
- Инфекционный. Могут быть симптомом таких заболеваний, как сальмонеллез, дизентерия, пищевые инфекции, вирусная диарея, амебиаз и так далее.
- Диспепсический. Возникает как следствие нарушения функции переваривания желудком из-за развития секреторной недостаточности печени, поджелудочной, самого желудка. Либо из-за дефицита выработки фермента в тонкой кишке.
- Алиментарный. Это чаще всего неправильно подобранный рацион или аллергическое проявление организма на какой-либо продукт питания.
- Токсический. Причины поносов этой природы – детоксикация организма мышьяком или ртутью. Токсическая диарея относится к сопутствующему симптому уремии.
- Медикаментозный. Причиной этого поноса считается механическое подавление физиологической флоры в кишечнике медпрепаратами.
- Невралгический. Считается следствием всевозможных нарушений моторики кишечника. Частыми причинами их возникновения считаются ощущения сильного страха, волнений и стрессов.
Непродолжительный и легкий жидкий светлый стул у взрослого фактически ничем не грозит здоровью. В тяжелых и продолжительных формах ведет к истощению организма, стает следствием гиповитаминоза и существенным видоизменением некоторых органов и систем.
При частых и затяжных диареях желтого цвета следует обратиться к врачу (гастроэнтерологу) для правильной постановки диагноза и действенной терапии по устранению причин их появления. Лабораторное исследование крови и кала позволяет выявить наличие хронических инфекций, включая дизентерию. Самостоятельно лечить понос антибиотикам нельзя, это может усугубить проблему, спровоцировать побочные явления. Лекарства назначают только после выявления причины диареи, в частности, вида инфекции, которая вызвала ее развитие.
Возможные причины появления светло-желтого жидкого стула

 Жидкое испражнение происходит вследствие нарушения процесса расщепления нутриентов, а также из-за быстрой перистальтики кишечника. Эти патологические состояния у мужчин и женщин характерны таким болезням:
Жидкое испражнение происходит вследствие нарушения процесса расщепления нутриентов, а также из-за быстрой перистальтики кишечника. Эти патологические состояния у мужчин и женщин характерны таким болезням:
- хронический панкреатит;
- дисбактериоз;
- воспаления в кишечнике.
Все эти болезни характеризуются недостаточным перевариванием либо слабой всасываемостью пищи. В данном случае меняется и цвет фекалий, запах, химический состав и консистенция.
Жидкие и желтые испражнения имеют зловонный либо прогорклый запах. В них даже невооруженным глазом видны куски пищи, непереваренные желудком. Кроме жидкой консистенции, они становятся жирными, плохо смываются с унитаза.
Частыми причинами жидкого желтого стула у взрослых являются патологические болезни ЖКТ, сопровождающиеся определенной симптоматикой:
- урчанием в желудке;
- абдоминальной болью, особенно по утрам;
- тошнотой;
- изжогой;
- метеоризмами.
Длительный желтый понос может свидетельствовать о наличии таких болезней, как:
- энтерит;
- колит;
- гастрит;
- язвы в ЖКТ или кишечнике;
- цирроз печени;
- гепатиты.

 Понос желтого цвета может наблюдаться, особенно по утрам, и у тех, у кого удалили желчный пузырь. Это происходит потому, что отток желчи у них нарушен. У здорового человека она поступает в пищеварительную систему нормами (порциями). У людей с удаленным желчным пузырем эта четко установленная функция отсутствует.
Понос желтого цвета может наблюдаться, особенно по утрам, и у тех, у кого удалили желчный пузырь. Это происходит потому, что отток желчи у них нарушен. У здорового человека она поступает в пищеварительную систему нормами (порциями). У людей с удаленным желчным пузырем эта четко установленная функция отсутствует.Некоторые люди не обращают внимания на наличие желтых жидких испражнений, считая их несерьезным патологическим нарушением. Это понятие ошибочное, поскольку они могут служить сигналом о развитии бактериальной патологии, где этот симптом считается ключевым и указывает на высокую степень интоксикации в организме.
Экстренная помощь при отравлениях и поносе:
- Максимально очистить и кишечник и желудок.
- Уменьшить, а лучше вообще прекратить нагрузку на пищеварительный тракт.
- После того как симптомы исчезнут, провести эффективную восстановительную терапию, направленную на поддержку функций ЖКТ, восстановление здоровой микрофлоры.
В качестве очистительных процедур применить промывание желудка и прием активированного угля. Процедуру выполнить нужно в самом начале интоксикации. Чтобы максимально быстро и эффективно разгрузить ЖКТ, нужно соблюдать щадящую диету. Если диагностика показала, что возбудителем отравления оказались микробы, то строго принимать антибактериальные препараты, назначенные врачом.
На протяжении 10 суток после отравления следует пройти восстановительный терапевтический курс. Как правильно это сделать, скажет врач, который установил диагноз и сопровождал больного на протяжении всего курса лечения.
Желтый кал после отравления

 Интоксикация организма растительными, химическими ядами, бактериями или грибами всегда сопровождается воспалением в ЖКТ. Происходит это из-за того, что микроорганизмы или бактерии, попавшие внутрь желудка, размножаются, гибнут, разлагаются. Это раздражает слизистую, вызывая воспалительную реакцию. Отечная слизистая, в свою очередь, стимулирует выработку слизи или серозной жидкости.
Интоксикация организма растительными, химическими ядами, бактериями или грибами всегда сопровождается воспалением в ЖКТ. Происходит это из-за того, что микроорганизмы или бактерии, попавшие внутрь желудка, размножаются, гибнут, разлагаются. Это раздражает слизистую, вызывая воспалительную реакцию. Отечная слизистая, в свою очередь, стимулирует выработку слизи или серозной жидкости.Кроме этого, стенки кишечника не могут полноценно и правильно функционировать, всасывать поступающую в него влагу с электролитами. Итогом этой патологии считается излишняя влага в кишечнике, провоцирующая развитие секреторной диареи. Вот почему светлый кал после отравления приобретает именно такой оттенок. После того как токсины попали в кровоток, они распространяются по всему организму, это приводит к тотальной интоксикации.
Распознать отравления можно по следующим признакам:
- спазмы в животе;
- головокружение;
- обморок;
- рвота;
- тахикардия;
- высокая температура тела;
- высокое потоотделение;
- общая слабость.
Они могут проявиться все разом, а могут и по отдельности. При попадании токсических веществ в организм понос возникает уже через несколько часов. Иногда и через с нескольких суток, это зависит от резервных возможностей организма и разновидности токсина. По характеру жидких испражнений можно предварительно определить часть кишечника, которая подверглась воспалению:
- Обильный понос (может быть зеленоватого оттенка) возникает, если локализация находится в тонкой кишке.
- При частых позывах в туалет, где большая часть их ложная, воспаление находится в толстой кишке. Здесь объем испражнений несколько меньше. В их составе можно наблюдать примеси слизи.
Если вовремя не остановить жидкий стул светлого цвета, у человека начнется обезвоживание организма, а это крайне нежелательно, даже опасно. Поэтому при первых признаках диареи следует установить ее этиологию и в максимально быстрые сроки приступить к лечению.
Особенности лечения желтого поноса

 Остановить диарею можно очень быстро, если знать природу ее возникновения. Больному следует придерживаться следующих правил:
Остановить диарею можно очень быстро, если знать природу ее возникновения. Больному следует придерживаться следующих правил:
- Компенсация утери организмом жидкости. Больной при поносе стремительно теряет влагу, поэтому ее нужно вовремя и в должных объемах пополнять. Много пить жидкости после каждого испражнения – обязательно.
- Прием сорбентов. Это медикаментозная группа препаратов, которые связывают токсины и выводят их из организма. К ним относят: активированный уголь и смекта.
- Улучшение моторики кишечника. Врач назначит один из эффективных препаратов для достижения этой цели. Это может быть мотилиум или имодиум.
В профилактических целях при частых отравлениях и по рекомендации гастроэнтеролога можно принимать препараты, направленные на поддержку и размножение здоровой микрофлоры в кишечнике. Они также подавляют патогенные микроорганизмы и бактерии. Самыми эффективными в этом плане считаются бификол, лактобактерин и линекс.
Диета после отравления в терапии поноса занимает не последнее место. В каждом случае она назначается диетологом индивидуально.

 Клинические проявления поноса характеризуются чаще всего типичным набором жалоб пациента. Иногда благодаря специфическим данным врачу удается сразу установить природу диареи:
Клинические проявления поноса характеризуются чаще всего типичным набором жалоб пациента. Иногда благодаря специфическим данным врачу удается сразу установить природу диареи:- Высокая температура при поносе говорит о наличии в организме инфекции. При любом проникновении внутрь иммунных клеток инородных белковых соединений, организма реагирует повышением температуры. Кишечник относится к ключевым и мощным иммунным органам, поэтому это явление у пациента не должно вызывать сильного удивления.
- Тошнота. Ключевой признак поноса любой этиологии. Это поясняется тем, что при нарушении передвижения пищевых либо каловых масс по ЖКТ часто наблюдается неправильный их выброс в обратном направлении. Токсины разносятся по всему организму. Первый рефлекс, который на них реагирует, именно рвотный.
- Боли в животе. Это следствие усиленной моторики кишечника. Носит интенсивный и спастический характер. Боль присуща при любых видах диареи, поэтому и считается ключевым признаком.
- Отрыжка. Тухлая отрыжка свидетельствует о ферментативной недостаточности в поджелудочной. Иными словами, пища в желудке не переваривается, а гниет. Это приводит к образованию зловонных газовых скоплений, которые выходят из желудка в виде отрыжки.
Лечение любого вида поноса должен назначать врач. Ведь любое патологическое нарушение работоспособности организма чревато своими последствиями и осложнениями. Диарея считается серьезным признаком и сигналом этой аномалии, особенно если она приобрела желтый оттенок.
otravlenye.ru
Желтый кал у взрослых — о чем говорит цвет стула
Мало кто задумывается о цвете испражнений после похода в туалет. Если не беспокоит патологическая симптоматика (боли в животе, диарея или тенезмы), то на стул не обращают внимания. Тем не менее, жёлтый кал у взрослого человека может быть симптомом серьёзных заболеваний, либо из-за употребления некоторых продуктов питания.
Какой нормальный цвет кала
В норме у здорового человека испражнения имеют коричневый цвет. Он может варьироваться от светло-коричневого до тёмно-коричневого с чёрными прожилками. На окраску экскрементов влияет питание, образ жизни, микроорганизмы в кишечнике или патологические процессы.
Таблица Цвет кала в зависимости от продуктов, лекарственных препаратов и других непатологических особенностей
| Цвет испражнений | Что повлияло на цвет |
|---|---|
| Красный | Продукты: красная свекла, помидоры, гранаты, свинина и говядина. |
| Жёлтый | Жёлтый цвет кала обусловлен употреблением большого количества молочных продуктов. Желтоватый оттенок испражнений возникает при употреблении моркови, куркумы, хурмы, дыни, тыквы, жёлтых томатов, напитков с красителями. |
| Зелёный | Кал зелёного цвета наблюдается после потребления брокколи, шпината, зелени. Испражнения зеленоватого оттенка могут быть после употребления известных напитков с красителями «Тархун», «Мохито». |
| Серый | Приём антигрибковых препаратов, оральных контрацептивов, некоторых жаропонижающих средств. |
| Чёрный | Употребление чернослива в большом количестве, корня солодки, черники. Приём препаратов на основе железа или висмута. |
| Глинистый | Веганская диета (употребление только растительной пищи). Лекарства от туберкулёза, препараты на основе сульфата бария. |
| Белый | В норме кал не может иметь белую окраску. Такой эффект могут дать только красители. Или серьёзная патология, связанная с прекращением продукции пигментов (стеркобилин и билирубин). |
| Синий | Пищевые красители. |
Жёлтый цвет стула без симптомов
Не всегда люди обращаются к специалистам после того, как испражнения приобрели жёлтую окраску. Если это изменение прошло бессимптомно и никак не отразилось на самочувствии, можно подумать, что всё в норме. Но не всегда это так.
При появлении испражнений жёлтого цвета у взрослого необходимо подумать, что могло привести к изменению. Если причиной окрашивания фекалий в жёлтые тона стали продукты или лекарства, то необходимо вспомнить, что употреблялось накануне. Если же стул стал ярко-жёлтым и ухудшилось состояние – это повод обратиться в медицинское учреждение.
Возможные проблемы в организме
Зачастую пожелтение фекалий вызывают нарушения в работе пищеварительного тракта. В основном это патологические процессы в жёлчном пузыре, холедохах (жёлчные протоки) или печени, которые и влияют на выработку пигментов и окраску кала. Если при этом моча приобретает тёмный (пивной) оттенок, а стул светло-жёлтый цвет, это говорит о явной патологии. Пигмент билирубин не выводится из организма, а всасывается в кровь, откуда и поступает в мочу.
Жидкий стул у взрослого песочного, желтоватого или зеленоватого оттенка может быть причиной хронических заболеваний ЖКТ (при гастрите, язве желудка), связанных с возникновением процессов гниения и брожения. Пища не переваривается до конца, её остатки продолжают загнивать и бродить в кишечнике. Следствием таких явлений считаются метеоризм, кашицеобразные или жидкие испражнения со зловонным запахом, общая слабость, апатия, изменение оттенка кожи.
Жёлтые испражнения возникают при дефиците жёлчи, причиной которого может стать недостаточная продукция или затруднение выведения жёлчи. Такая симптоматика возникает при заболеваниях печени (гепатит, цирроз), холецистите, желчекаменной болезни или холедохолитиазе. Недостаток жёлчи сказывается на пищеварении в тонком кишечнике. Без достаточного количества этой жидкости жиры из пищи не перевариваются, а выводятся с фекалиями в неизменном виде. Кал жёлтого цвета при дефиците жёлчи – это обычное явление.
Кал светло-жёлтого цвета, водянистый и имеющий зловонный запах, возникает при воспалительных процессах в тонком кишечнике. Так как процесс переваривания пищи нарушен, он проходит несколько быстрее. Химус (полужидкое содержимое кишечника) становится идеальной средой для питания бактерий, развивается процесс брожения. Брожение сопровождается метеоризмом, болями в животе, ухудшением самочувствия.
Жёлтые испражнения кашицеобразного вида (вплоть до обильного поноса) могут возникать при ротавирусной инфекции. Это инфекционное заболевание сопровождается симптомами, схожими с симптоматикой воспаления тонкого кишечника (энтерита). Заразиться ротавирусом можно воздушно-капельным путём от больного человека.
Светло-жёлтый оформленный кал может возникать после холецистэктомии (удаление жёлчного пузыря). Особенно заметна разница между оттенками первые дни. Если изменение цвета при этом не мешает самочувствию, нет причин беспокоиться.
Что делать?
Если жёлтые фекалии у взрослого человека вызваны приёмом красящей пищи или медикаментов, нет причин беспокоиться. После отмены продуктов или препаратов цвет испражнений придёт в норму.
Испражнения песочного, бледно-жёлтого, ярко-жёлтого или жёлто-оранжевого цвета свидетельствуют о патологическом процессе. Если при этом болит живот, возникает тяжесть после употребления жирной пищи, изменяется цвет кожи, чувствуется горечь во рту – необходимо обратиться к врачу. Это может быть терапевт или гастроэнтеролог. Специалист выслушает жалобы, осмотрит, проведёт лабораторные исследования и диагностику. На основании полученных данных будет поставлен диагноз.
Правильно выявленные причины и лечение по стандартам способствуют быстрому выздоровлению.
Чтобы жидкий или кашицеобразный жёлтый стул у взрослого больше не появлялся, необходимо следить за своим здоровьем. Меньшее количество нагрузок на печень (отказ от курения, алкоголя, медикаменты только по назначению доктора) и ведение здорового образа жизни (активный отдых, диетотерапия, достаточное количество воды) способствуют сведению проблемы с желтизной фекалий к минимуму.
Загрузка…gastromedic.ru
причины, почему кал стал очень светлый
Чаще всего светлый стул у взрослого указывает на наличие патологий печени. Поэтому, если человек в течение долгого времени замечает, что цвет стула изменен – желательно как можно быстрее записаться на прием к врачу и пройти необходимые исследования.

В норме кал здорового человека имеет коричневый цвет. Красные кровяные тельца расщепляются в организме, после чего начинают зарождаться новые. В результате распада образуется билирубин. Он некоторое время сохраняется в желчном пузыре, входит в состав желчи, и вместе с ней попадает в кишечник. Часть желчи выводится, а часть – перерабатывается. Поэтому и образуется коричневое соединение, из-за которого экскременты приобретают характерный цвет. Если данное соединение отсутствует, соответственно, кал светлеет.
Важно: Если вы отмечаете данное явление редко – не факт, что светлый цвет кала указывает на заболевание. Тем не менее, лучше обратиться к специалисту – в случае, если имеется патология, устранить на начальной стадии ее можно будет быстрее и проще.
Не всегда фекалии, имеющие светлый оттенок, являются признаком болезни. Большую роль играет рацион. Например, если человек употребляет много молока – цвет также может изменяться. Для того, чтобы все нормализовалось, достаточно просто сократить потребление этих продуктов.
Болезни, которые провоцируют появление светлого кала
Рассмотрим патологические состояния, при которых выделяется светлый кал у взрослого.
- Гепатит. Существует много разновидностей данного заболевания, но стоит выделить главное – при этом недуге патологический процесс охватывает печень. Симптомы – тошнота, ухудшение общего самочувствия, пожелтение кожных покровов, асцит и т.д.
- Холецистит. Так называют патологию, при которой происходит воспаление желчного пузыря. Данное явление сопровождается сильнейшими болями в животе, тошнотой, повышенной температурой. Также появляется жидкий стул у взрослого, в массах можно наблюдать частички непереваренной пищи.
- Панкреатит. При этом заболевании воспаляется поджелудочная железа. Случается при регулярном применении некоторых медикаментов, злоупотреблении жирной пищей и алкогольными напитками. Также панкреатит может возникнуть при инфекции внутренних органов. Кал при панкреатите становится светлым, больного беспокоят боли в желудке.
- Болезнь Крона. Очень сложный недуг, при котором воспалительный процесс распространяется на все органы желудочно-кишечного тракта. Появление светлого поноса у взрослого в данной ситуации – распространенное явление.
- Онкологические болезни ЖКТ. В основном, развитие опухолей на внутренних органах протекает без видимых симптомов. Рак дает о себе знать только тогда, когда новообразование вырастает до определенных размерах. Тогда проявляется симптоматика – рвота, боли, снижение массы тела, каловые массы становятся светлыми.
Также стоит отметить, что фекалии светлеют в результате приема фармакологических препаратов. К ним относятся:
- сильнодействующие антибиотики;
- лекарства от подагры;
- препараты, имеющие противовоспалительное действие.
Что делать в таких ситуациях? Прежде всего, не поддаваться панике. Препараты отменять не стоит, понаблюдайте за цветом испражнений в течение 3-5 дней и обязательно оповестите врача о данном явлении.
На заметку! Некоторые ученые утверждают, что причины светлого кала у здоровых людей заключаются в употреблении жирной и молочной пищи. Сюда относится сливочное масло, сметана и т.д.
Классификация заболеваний по цвету экскрементов
Итак, рассмотрим, что же может означать тот или иной оттенок стула.
- Светло-коричневый. Часто появляется у людей, в рационе которых преобладает растительная пища. Никакого вреда здоровью это не несет, также, как и не является заболеванием. Если массы слишком быстро проходят по толстой кишке, появляется бледно-коричневый кал. Чтобы нормализовать работу желудка, необходимо добавить в рацион белковую пищу, а также перейти на дробное питание.
- Очень светлые экскременты. О чем говорит данное явление? Скорее всего, есть неполадки в функционировании поджелудочной железы. Необходимо проконсультироваться с доктором – такое явление может стать первым признаком диабета, либо онкологических недугов. Не стоит волноваться, если вы отметили очень бледный кал единожды. Поводом для беспокойства является регулярность.
- Светло-желтый. Как уже было сказано выше, на окраску воздействует билирубин. С точки зрения медиков, желтый цвет является нормальным явлением и о патологиях не свидетельствует.
- Бежевый. Очень светлый кал свидетельствует о том, что у человека сужены желчные протоки, либо печень вырабатывает билирубин нестабильно. Для того, чтобы выявить причину, необходимо обратиться к врачу и сдать некоторые анализы. Самолечение в данной ситуации неэффективно.
После алкоголя изменился цвет, почему?
Что может быть светлое в кале после злоупотребления спиртными напитками? Все связано с тем, что при приеме алкоголя печени нужно справиться со своими функциями – выводить токсины из организма. Если человек к тому же злоупотребляет жирной пищей – такая нагрузка для органа является непосильной. Также человек может отметить появление поноса светлого цвета.
В нашем организме печень выступает в качестве фильтра. Основная ее задача – пропускать через себя все вредные вещества. Если человек систематически употребляет спиртное, клетки начинают разрушаться. Для того, чтобы структура восстановилась, нужно время. Если его нет, с каждым разом процесс замедляется, начинает развиваться гепатит. Одним из симптомов этого серьезного заболевания является кал светлого цвета. Также гепатит может сопровождаться потемнением мочи, пожелтением склер глаз, кинжальной болью в животе и т.д.
Темная моча, светлый кал: причины
Темно-желтого цвета моча в утренние часы – это нормально, поскольку в это время она имеет повышенную концентрацию. Также данное явление может проявить себя при обезвоживании – при сильной жаре, или тяжелых физических нагрузках.
Если кал светлого оттенка, моча при этом темная, вполне возможно, что человек принимает препараты, которые влияют на этот фактор. Например, витамины могут поспособствовать окрашиванию мочи и кала, как и антибиотики.
Иногда данное явление свидетельствует о том, что присутствует повышенная концентрация желчи либо говорит о распаде крови.
Реже светлые цвета фекалий появляются, если человек принимает фенол либо крезол. Может быть, данное явление связано с поражением либо интоксикацией печени.
Важно: Билирубин, который окрашивает стул в коричневый цвет, при попадании в кровоток может окрашивать мочу. При этом слизистые и кожный покров желтеют. По соотношению цвета мочи и кала сделать выводы о недуге сложно.
О чем может свидетельствовать неприятный запах?
Что может означать светлый кал со зловонным запахом? Чаще всего это связано со сбоями в работе ЖКТ. Подтверждением тому может стать диарея – если человек испытывает частые позывы к опорожнению кишечника, при этом кал имеет жидкую консистенцию – скорее всего, жиры в организме перевариваются очень медленно. Этот фактор должен насторожить, поскольку в некоторых случаях светлый понос является следствием появления камней в желчном пузыре, реже – развития онкологических недугов.
Также неприятный запах, и светлый цвет может появиться при панкреатите в хронической форме. При онкологических болезнях поджелудочной такое явление также можно встретить. Медлить не нужно – пусть пациент как можно скорее пройдет все необходимые анализы и обследования для того, чтобы знать диагноз точно.
Светлые фекалии с примесями: причины
Что делать, если в каловых массах были отмечены сгустки слизи? Скорее всего, присутствует проктит, либо внутренние свищи.
Если человек отмечает присутствие зернышек, волокон – в этом нет никакой патологии. Это части еды, которые желудок не успел переработать.
Причины светлого кала у взрослого с белыми примесями в виде червяков – паразиты. Скорее всего, в кишечнике появились острицы либо аскариды. В таком случае требуется консультация и обследование у паразитолога.
Почему появляются пенистые фекалии?
У взрослого человека данное явление свидетельствует о развитии патологии под названием бродильная диспепсия. Стул при этом приобретает кислый запах, становится жидким. Человек может ощущать вздутие, дискомфорт, урчание в желудке, болевые ощущения при этом не выражены ярко. При этом стул становится бледным, в нем можно увидеть пузырьки, зернышки из органических кислот с примесями крови. Все это связано с тем, что имеется нарушение пищеварения.
Почему еще кал светлый и пенится? В организме не хватает ферментов, которые нужны для нормального переваривания пищи. Реже данное явление возникает из-за несоблюдения режимов питания. Также следует отметить, что данный недуг может возникать в результате чрезмерного употребления кваса, сахара, меда, квашеной капусты и т.д.
Иногда заболевание появляется в результате инфицирования болезнетворными бактериями. Кал при этом бледный, больной чувствует слабость и недомогание. Прежде всего, опасность таится в обезвоживании организма. Организм будет постепенно истощаться (без должного лечения), а состояние ухудшаться.
Светлый кал у женщин в положении – норма или нет?
Светлый кал при беременности – это патологическое состояние, вызванное сбоем процессов перемещения каловых масс, еще чаще – неполадками с пищеварением. Также явление может сопровождаться поносом или запорами, чувством вздутия.
Часто причиной, по которой становится белого цвета стул, является дисбактериоз. Так называется нарушение микрофлоры кишечника. Полезные бактерии и микроорганизмы отвечают за нормальное переваривание пищи, ее усвоение, детоксикацию, ограждают от заражения паразитами. Если же микрофлора изменяется, моторика и переваривание нарушаются, у беременной женщины меняется цвет и консистенция кала. Необходимо обратиться к врачу, он назначит безопасное и эффективное лечение.
Что можно предпринять?
Если был замечен кал светлый, в первую очередь, нужно:
- Наладить рацион, кушать в строго определенные часы, понемногу, но часто.
- Исключите из рациона жареное, жирное, также нужно снизить количество потребляемой молочной продукции.
- Кроме того, следует полностью отказаться от алкоголя.
Если нужный эффект будет достигнут – нужно пересмотреть свой образ жизни, задуматься о том, что при беспорядочном питании и злоупотреблении алкоголем страдают все системы и органы – печень, почки, поджелудочная, сердце и т.д.
Если было замечено, что появился светлый цвет кала у взрослого, при этом все сопровождается тошнотой, рвотой, высокой температурой, похудением, диарее – нужно как можно быстрее обратиться к врачу. Только опытный специалист сможет определить причину такого явления и помочь избавиться от беспокоящей симптоматики.
Будьте здоровы!
priponose.ru
Желтый кал у взрослых — есть ли повод для беспокойства
Говорить о такой деликатной теме, как цвет стула, многие стесняются даже на приеме врача. Но ложная стыдливость нередко приводит к серьезным проблемам со здоровьем. Например, желтый кал у взрослых людей зачастую свидетельствует о неполадках в работе организма. Если этот симптом сохраняется продолжительное время, рекомендуется обратиться к врачу и пройти полный медицинский осмотр.

Изменение цвета стула зачастую свидетельствует о неполадках в организме
Кал здорового человека
Цвет испражнений напрямую зависит от состояния ЖКТ. Зачастую люди не обращают внимания на метаморфозы каловых масс и не имеют представления о том, какой у них стул. А ведь изменение его цвета или консистенции может рассказать о многом. Поэтому очень важно вовремя распознать патологию и принять меры для ее устранения.
Интересно. Цвет стула зависит от стеркобилина (желчного пигмента), являющегося конечным продуктом распада небелковой части гемоглобина. Поэтому здоровым принято считать кал различных оттенков коричневого.

Цвет кала определяет стеркобилин
Правда, окраска фекалий может незначительно меняться. В зависимости от рациона, принимаемых медикаментов и образа жизни различают:
- Темно-коричневый стул. Такой цвет принято считать нормой для взрослого человека. Он говорит о правильном питании и хорошей работе ЖКТ.
- Коричневые испражнения с желтоватым оттенком появляются при молочнокислой диете.
- Светло-коричневый кал. Характерен для вегетарианского питания и не считается патологией.
- Фекалии очень темного, почти черного оттенка формируется при употреблении в пищу большого количества мясных продуктов.
Эти категории стула присущи здоровому человеку. Если кал стал желтого цвета и это не разовое явление, следует обратиться к доктору. Причиной таких изменений может стать патологическое состояние организма, выявить которое удастся только после ряда диагностических мероприятий.
Желтый кал как симптом заболевания
Нет ничего страшного, когда стул время от времени меняет цвет. Но если это происходит неожиданно и не объясняется пищевыми пристрастиями, следует насторожиться. Поскольку в процессе окрашивания фекалий принимают участие сразу несколько органов — поджелудочная железа, печень и желчный пузырь, то видимое изменение оттенка испражнений с большой долей вероятности говорит о сбоях в работе одного из них.
Ниже рассмотрим заболевания, для которых характерно появление кала желтого цвета, выясним, о чем это говорит и насколько опасна ситуация.
Патологии поджелудочной железы
Доказано, что ухудшение деятельности поджелудочной железы приводит к изменению цвета стула. Муковисцидоз, хронический панкреатит, закупорка протоков или раковые новообразования могут сделать кал желтым. Это объясняется снижением выработки пищеварительных ферментов, необходимых для усвоения пищи, в частности, жиров.

Поджелудочная железа участвует в регуляции жирового обмена
Внимание. Именно не переработанные жиры придают стулу светло-желтую окраску и мазевидную консистенцию. Изменяется и состав фекалий.
Кроме того, пищеварительные ферменты участвуют в общем процессе переработки пищи. Поэтому появление желтых испражнений свидетельствует об ухудшении пищеварения и усвоения питательных веществ в целом.
Патологии печени и желчного пузыря
Количество стеркобилиногена в фекалиях уменьшается при воспалительных процессах в желчных путях, что влечет за собой изменение цвета испражнений. При полной закупорке желчевыводящих протоков камнем или опухолью красящий пигмент может совершенно исчезнуть. Стул в этом случае приобретет светло-песочный или глинистый оттенок.
На проблемы с отделением желчи указывают и другие, более явные симптомы:
- пожелтение кожи и глазного белка;
- печеночная колика;
- зуд кожных покровов.
Для справки. Камни в желчном пузыре формируются при нерегулярном питании или частом соблюдении диет. Для нормального желчеотделения орган должен систематически сокращаться, а это происходит лишь во время приема пищи.
Кроме того, причиной желтого кала у взрослых может стать гепатит или цирроз печени. При этих заболеваниях снижается выработка желчных кислот и солей, которые участвуют в процессе пищеварения. Уменьшение количества желчи вызывает не только изменение цвет стула, но и сильную боль в правом подреберье. При этом моча приобретает насыщенный темный цвет, напоминающий чай или пиво.

Печень играет существенную роль в процессе пищеварения
При появлении симптомов поражения печени или желчного пузыря желательно как можно быстрее посетить доктора. Это поможет избежать дальнейшего развития недуга и появления осложнений.
Болезнь Крона
Окрашивание стула в насыщенный желтый цвет с зеленоватым оттенком может спровоцировать болезнь Крона. Для патологии характерно нарушение функций всей пищеварительной системы. В результате еда не перерабатывается должным образом, и жиры покидают ЖКТ в практически неизменном виде.
Другие причины желтого кала у взрослых
Желтый стул может быть вызван не только вышеописанными патологиями, но и самыми безобидными причинами. Например, частое употребление в пищу молока и продуктов из него рано или поздно приведут к изменению цвета фекалий.
Скажутся на окраске испражнений и бродильные процессы в кишечнике. При этом желтый кал у взрослых сопровождается появлением следующих проблем с пищеварением:
- диарея;
- тошнота и рвота;
- метеоризм;
- неприятный запах испражнений;
- спазмы в кишечнике.
Внимание. Зачастую желтый цвет кала появляется при приеме лекарственных средств, вызывающих дисбактериоз. Особенно часто окраска стула меняется на фоне использования антибактериальных препаратов в неумеренных дозах или без назначения врача.
Резкая смена набора продуктов питания или несбалансированный рацион также приводят к формированию светло-желтого кала. Нарушение стола является своего рода стрессовой ситуацией для организма, что не замедляет сказаться на работе всего пищеварительного тракта.

Спровоцировать появление кала желтого цвета может молочная диета
Вызвать изменение окраски стула может и обычное эмоциональное перенапряжение или длительная депрессия, нередко приводящие к ухудшению переработки пищи. Кроме того, причиной таких метаморфоз зачастую бывает банальное отравление. В этом случае пожелтение кала сопровождается диареей и повышением температуры.
Как видно, изменение цвета стула не всегда является результатом заболеваний органов ЖКТ. Поэтому не следует ставить себе диагноз и заниматься самолечением. В лучшем случае это не даст никаких результатов, а в худшем — вызовет обострение имеющихся патологий.
Что делать, если кал стал желтым?
Если стул вдруг изменил привычный цвет и пожелтел, не следует пугаться и паниковать. Возможно, причиной стал рацион предыдущих дней. Обилие молочных или жирных блюд делает кал у взрослых желтым и пузыристым. Изменив диету, можно быстро привести цвет фекалий в норму.
Таким же образом следует поступить, если испражнения пожелтели на фоне приема лекарств. После отмены лекарств, которые отрицательно влияют на пищеварение и работу печени, стул быстро приобретет нормальную окраску.
В рекомендованных дозах эти препараты чаще всего не оказывают сколько-нибудь заметного действия на цвет испражнений. Чрезмерная дозировка или продолжительный прием неблагоприятно сказываются на состоянии печени и приводят к желтому стулу.
Если после принятых мер фекалии не приходят в норму более двух суток и изменение оттенка сопровождается дополнительными симптомами, следует посетить доктора. Только врач после проведенных диагностических мероприятий может сказать, почему кал у взрослого стал светло-желтого цвета.
Помните, здоровье требует самого пристального внимания. Не игнорируйте первые сигналы о неблагополучии в организме, и тогда изменение окраски стула не станет для вас проблемой.
Внимание. Статья имеет ознакомительный характер. Необходима консультация врача.
Каким еще бывает стул, можно узнать из видео:
Автор статьи: врач Медведева Елена Виталиевна
Оценка статьи:
 Загрузка…
Загрузка…Поделиться с друзьями:
Все материалы на сайте ozhivote.ru представлены
для ознакомления, возможны противопоказания, консультация с врачом ОБЯЗАТЕЛЬНА! Не занимайтесь самодиагностикой и самолечением!
ozhivote.ru
причины изменения цвета стула, что это означает, методы лечения
Ситуации, когда у взрослого человека появляется светлый кал, не всегда свидетельствуют о развитии какого-либо патологического процесса. Нередко среди причин может выступать изменение в питании, употребление определенных лекарственных препаратов. Несмотря на это при возникновении соответствующей клинической симптоматики необходимо сразу обращаться за консультацией к специалисту.


Является ли отклонением кал светлого цвета
При отсутствии каких-либо отклонений в человеческом организме каловые массы имеют коричневатый цвет. Такой оттенок появляется благодаря ферменту билирубину, который вырабатывает печень.
Окрашивание кала зависит также от состояния поджелудочной железы и желчного пузыря. Когда эти органы функционируют в нормальном режиме, то фекалии будут привычного коричневого цвета.

 Осветление фекалий, что сопровождается приобретением ими песочного, желтого, бежевого оттенка, происходит в тот момент, когда организм подвергается какому-либо негативному воздействию со стороны внутренних или внешних факторов, для определения которых рекомендуется обратиться к врачу.
Осветление фекалий, что сопровождается приобретением ими песочного, желтого, бежевого оттенка, происходит в тот момент, когда организм подвергается какому-либо негативному воздействию со стороны внутренних или внешних факторов, для определения которых рекомендуется обратиться к врачу.В большинстве случаев такое состояние возникает при развитии серьезных патологий, которые требуют своевременной диагностики и проведения соответствующих терапевтических мероприятий.
Причины появления светлого кала
Специалисты выделяют множество провоцирующих факторов, как безобидных, так и достаточно серьезных, которые могут привести к появлению стула светлого цвета.
С темной мочой
Утром после пробуждения моча темного оттенка считается нормой. Это объясняется тем, что именно в эти часы она приобретает повышенную концентрацию. Кроме того, подобное состояние может возникать на фоне чрезмерных физических нагрузок или сильного жара.

 В тех ситуациях, когда у человека отмечается темная моча и одновременно светлый стул, это нередко означает, что он употребляет медикаментозные средства или витамины, которые таким образом оказывают влияние на цвет мочи.
В тех ситуациях, когда у человека отмечается темная моча и одновременно светлый стул, это нередко означает, что он употребляет медикаментозные средства или витамины, которые таким образом оказывают влияние на цвет мочи.В некоторых случаях такое состояние может указывать на увеличение содержания желчи или процессы распада крови.
Реже изменение цвета каловых масс и урины может указывать на тот факт, что в организм поступают такие препараты, как Крезол или Фенол.
Данное состояние также может стать причиной интоксикации или нарушения работы печени.
После отравления
На фоне интоксикации человеческого организма начинает развиваться воспалительный процесс в желудочно-кишечном тракте.

 Такое состояние возникает в результате размножения, гибели и разложения патогенных бактерий и микроорганизмов в желудке.
Такое состояние возникает в результате размножения, гибели и разложения патогенных бактерий и микроорганизмов в желудке.Воспаленная слизистая влияет на повышение выработки серозной жидкости или слизи.
При неправильной работе и всасывании желудком жидкости она начинает накапливаться, что приводит к появлению секреторной диареи.
Именно по этим причинам после отравления происходит осветление кала.
Очень светлого цвета
В этом случае провоцирующим фактором может выступать повышенное употребление молочной и растительной пищи.
Не стоит исключать, что светло-серые испражнения могут возникать при заболеваниях печени, желчного пузыря или поджелудочной железы, развитии злокачественных новообразований в этих анатомических структурах.
После антибиотиков
Часто испражнения приобретают светлый оттенок на фоне приема антибиотиков. Если возникло такое состояние, то необходимо прекратить их употребление и обратиться к лечащему врачу для коррекции терапевтических мероприятий.


Особенно опасным считается состояние, когда жидкий стул сопровождается высокой температурой тела и болью в животе.
С различными оттенками
Когда испражнения приобретают светло-бежевый цвет, это может свидетельствовать о сужении желчных протоков или нестабильной выработке билирубина печенью.
Чтобы точно установить причину такого состояния, рекомендуется обращаться в медицинское учреждение для сдачи определенных анализов.
В таких ситуациях заниматься самостоятельным лечением запрещено, поскольку оно не только не окажет положительного эффекта, но и может привести к еще более серьезным последствиям.
У беременных
Светло-коричневые экскременты могут наблюдаться у женщин во время вынашивания ребенка.

 Как правило, этому способствуют естественные физиологические изменения, которые происходят в организме в период беременности.
Как правило, этому способствуют естественные физиологические изменения, которые происходят в организме в период беременности.Не стоит исключать и тот момент, что подобные симптомы могут указывать на наличие серьезных патологических отклонений, требующих незамедлительного медицинского вмешательства.
Стул белого оттенка у беременной может указывать на нарушение пищеварения.
В любом случае, какой бы ни была причина, спровоцировавшая изменение оттенка фекалий, нужно проконсультироваться со специалистом, который точно установит провоцирующий фактор и при необходимости назначит соответствующее лечение.

 Если кал посветлел до желтого цвета, то причиной этому может стать чрезмерное преобладание в рационе пищи растительного происхождения.
Если кал посветлел до желтого цвета, то причиной этому может стать чрезмерное преобладание в рационе пищи растительного происхождения.Такое состояние может возникать на фоне бродильной диспепсии, когда органы ЖКТ не могут в полной мере переваривать растительные углеводы.
Фекалии светло-зеленого цвета могут быть при развитии опухолевых процессов в пищеварительной системе или язвенного поражения.
В случае, если при патологическом отклонении присутствует тошнота и рвота, то это может указывать на развитие кишечной инфекции.
После алкоголя
После попадания алкогольных напитков в человеческий организм печень начинает работать в усиленном режиме, чтобы вывести из него все токсические вещества.
Когда одновременно происходит злоупотребление жирными блюдами, то такая задача становится практически невыполнимой. В результате отмечается появление светлого кала.


Как известно, печень – это фильтр, главная задача которого заключается в пропуске через себя вредных элементов.
При регулярном употреблении спиртной продукции происходит разрушение клеточных структур органа, для восстановления которых требуется определенный промежуток времени.
При отсутствии таких условий процессы замедляются, что приводит к гепатиту, на развитие которого в первую очередь будет указывать светлый кал.
С примесями
Слизистые сгустки в фекалиях в большинстве случаев указывают на формирование внутренних свищей или появление проктита.


В том случае, когда наблюдаются волокна или зернышки, то ничего страшного в этом нет, поскольку это непереваренные остатки продуктов питания.
Если в экскрементах присутствуют белые примеси, внешне напоминающие червяков, то это может выступать в качестве симптома поражения паразитами. \В кишечнике могут присутствовать аскариды или острицы. Требуется посещение специалиста.
С неприятным запахом
В большинстве случаев это связывают с нарушениями в работе желудочно-кишечного тракта. Подтвердить наличие патологического состояния также может и появление жидкого стула.
Когда у человека наблюдается понос, то можно говорить о медленном переваривании жиров организмом.


Такое состояние нельзя оставлять без внимания, поскольку диарея может свидетельствовать о камнях в желчном пузыре или о развитии онкологической болезни.
Как медикаменты влияют на осветление каловых масс
Не только антибиотики, но и другие лекарственные средства могут привести к осветлению кала. Часто это происходит в результате приема противовоспалительных, противогрибковых препаратов, витаминов и других лекарств.
Какие продукты могут спровоцировать изменение цвета кала
Когда случаи изменения цвета фекалий единичные, то это, скорее всего, происходит в результате преобладания в составе питания жирной пищи.


К продуктам, которые могут обесцветить кал, относят творог, сметану, кефир, дыню и бананы, геркулес и рис, фруктовое или овощное пюре.
Сопутствующие симптомы
В том случае, когда светлый кал сопровождается дополнительными клиническими признаками, то необходимо посетить лечащего врача.
Нужно обращать внимание на такие симптомы, как:

- приступы тошноты и рвоты;
- потемнение мочи;
- болезненность в области живота;
- снижение аппетита;
- метеоризм;
- слизистые примеси в фекалиях;
- пожелтение кожных покровов и глазных склер;
- стремительное снижение массы тела;
- высокая температура.
Когда при осветлении фекалий отмечается несколько признаков, то требуется сделать диагностическое обследование.
Методы диагностики
Для определения точной причины, которая могла спровоцировать ухудшение состояния, необходимо пройти диагностику. Вначале врач собирает всю необходимую информацию о том, когда появился светлый стул, о сопутствующей симптоматике и других важных факторах.
После этого сдается анализ кала, что позволяет подтвердить или опровергнуть развитие патологии. Лабораторное исследование каловых масс позволяет также выявить присутствие в их составе гельминтов или развитие внутреннего кровотечения.

 Также проводится биохимический анализ крови. Это необходимо для определения концентрации билирубина в ее составе.
Также проводится биохимический анализ крови. Это необходимо для определения концентрации билирубина в ее составе.Если наблюдается дефицит этого фермента, то в дальнейшем требуется обследовать печень и желчный пузырь.
Для выполнения поставленной задачи назначается ультразвуковое исследование.
Своевременная диагностика и выявление патологических процессов на ранней стадии развития позволяют вовремя начать лечение и предотвратить появление более серьезных осложнений.
Как нормализовать
Выбор тактики проведения терапевтических мероприятий зависит от поставленного диагноза.
Препараты

 Когда серьезных нарушений, связанных с функционированием пищеварительной системы, не наблюдается, то специалист может прописать такие лекарственные средства, как Имодиум, Смекта или активированный уголь.
Когда серьезных нарушений, связанных с функционированием пищеварительной системы, не наблюдается, то специалист может прописать такие лекарственные средства, как Имодиум, Смекта или активированный уголь.Продолжительность терапии при этом составляет не более 7 дней.
В остальных ситуациях лечение проводится в соответствии с заболеванием, которое могло послужить причиной появления светлых фекалий.
Коррекция питания
Не менее важное значение играет и смена рациона.
Утром врачи советуют употреблять гречневую или перловую кашу, чечевицу, которые позволяют нормализовать пищеварение и насытить организм на несколько часов.


После основного приема пищи желательно есть фрукты (яблоки, цитрусовые, бананы), пить свежевыжатые соки.
Заключение
Осветление каловых масс в большинстве случаев не связано с развитием какого-либо патологического процесса. Чаще такое явление происходит на фоне приема некоторых лекарственных средств или неправильного питания.
Если скорректировать образ жизни, то нарушение испражнений проходит за максимально короткий промежуток времени.
В том случае, когда светлый стул появляется относительно часто и сопровождается другими признаками, то необходимо обратиться за консультацией к специалисту.
vseozhivote.ru





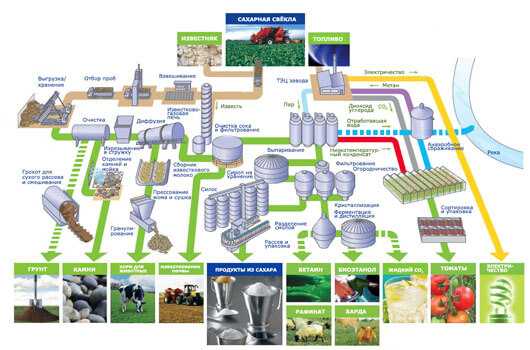

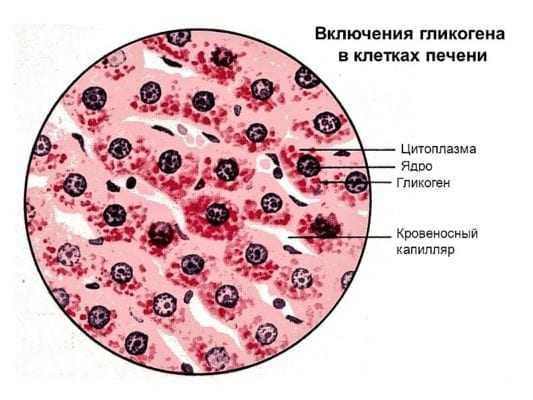







 Содержится она в:
Содержится она в:



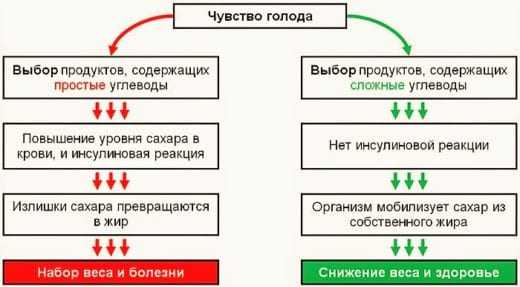

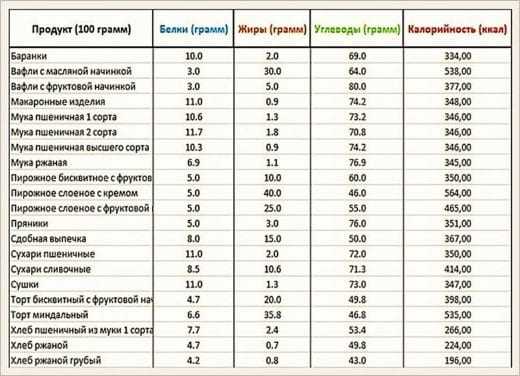















 УГЛЕВОДЫ в нашем Питании
УГЛЕВОДЫ в нашем Питании


 Курение снижает естественную устойчивость бронхов и лёгких к респираторным инфекциям.
Курение снижает естественную устойчивость бронхов и лёгких к респираторным инфекциям.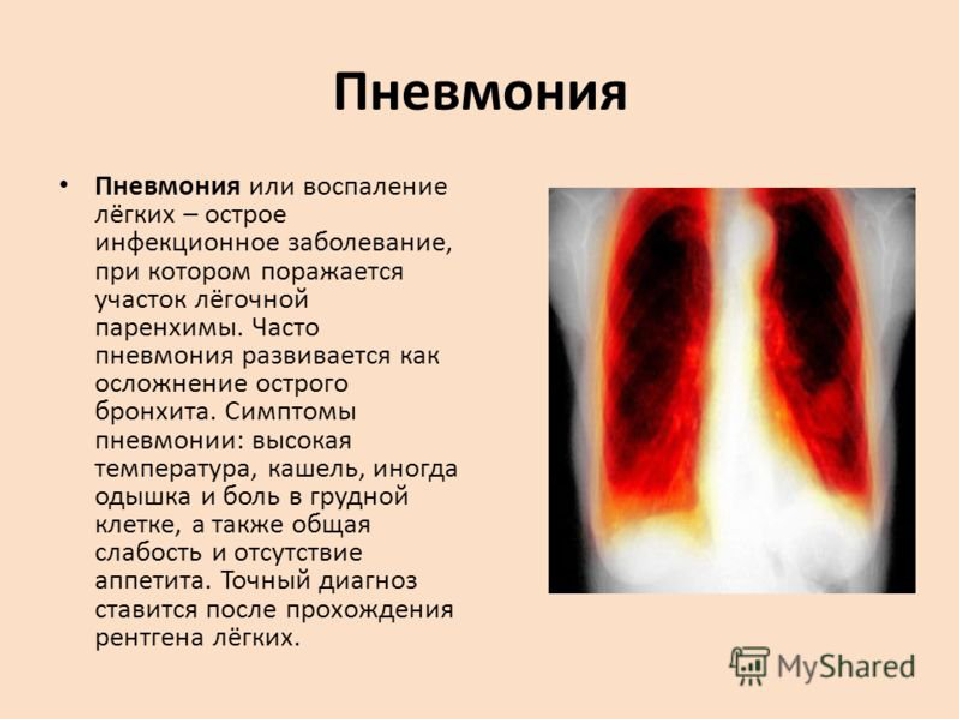 Первая чаще всего вызывается пневмококком. Возбудителями госпитальной пневмонии могут быть синегнойная палочка, стрептококк, золотистый стафилококк и другие представители микрофлоры.
Первая чаще всего вызывается пневмококком. Возбудителями госпитальной пневмонии могут быть синегнойная палочка, стрептококк, золотистый стафилококк и другие представители микрофлоры.
 Общее состояние больного тяжелое. На лице у него появляется лихорадочный румянец, а на губах, крыльях носа и мочках ушей отмечаются герпетические высыпания. Он жалуется на боль в грудной клетке, озноб, слабость, его мучают кашель и одышка. При осмотре наблюдаются также симптомы возбуждения со стороны центральной нервной системы.
Общее состояние больного тяжелое. На лице у него появляется лихорадочный румянец, а на губах, крыльях носа и мочках ушей отмечаются герпетические высыпания. Он жалуется на боль в грудной клетке, озноб, слабость, его мучают кашель и одышка. При осмотре наблюдаются также симптомы возбуждения со стороны центральной нервной системы.
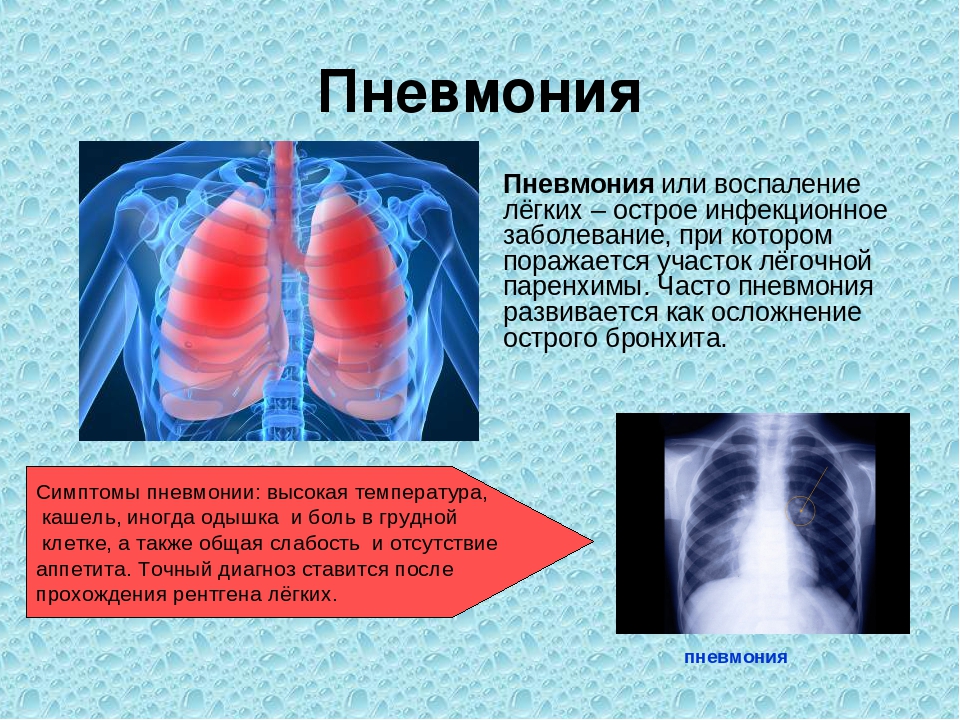 При появлении у больного лихорадки, кашля, боли в грудной клетке в процессе дыхания надо срочно вызвать врача. Он выявит зону воспаления легочной ткани и плевры.
При появлении у больного лихорадки, кашля, боли в грудной клетке в процессе дыхания надо срочно вызвать врача. Он выявит зону воспаления легочной ткани и плевры.
 Показано обильное питье до 2,5–3 л в день: фруктовые, овощные, ягодные соки и витаминные чаи, а также морсы из ягод клюквы, смородины, крыжовника. Для регулирования функции кишечника больному необходимо давать чернослив, компоты из ревеня, отварную свеклу с растительным маслом, кефир.
Показано обильное питье до 2,5–3 л в день: фруктовые, овощные, ягодные соки и витаминные чаи, а также морсы из ягод клюквы, смородины, крыжовника. Для регулирования функции кишечника больному необходимо давать чернослив, компоты из ревеня, отварную свеклу с растительным маслом, кефир.
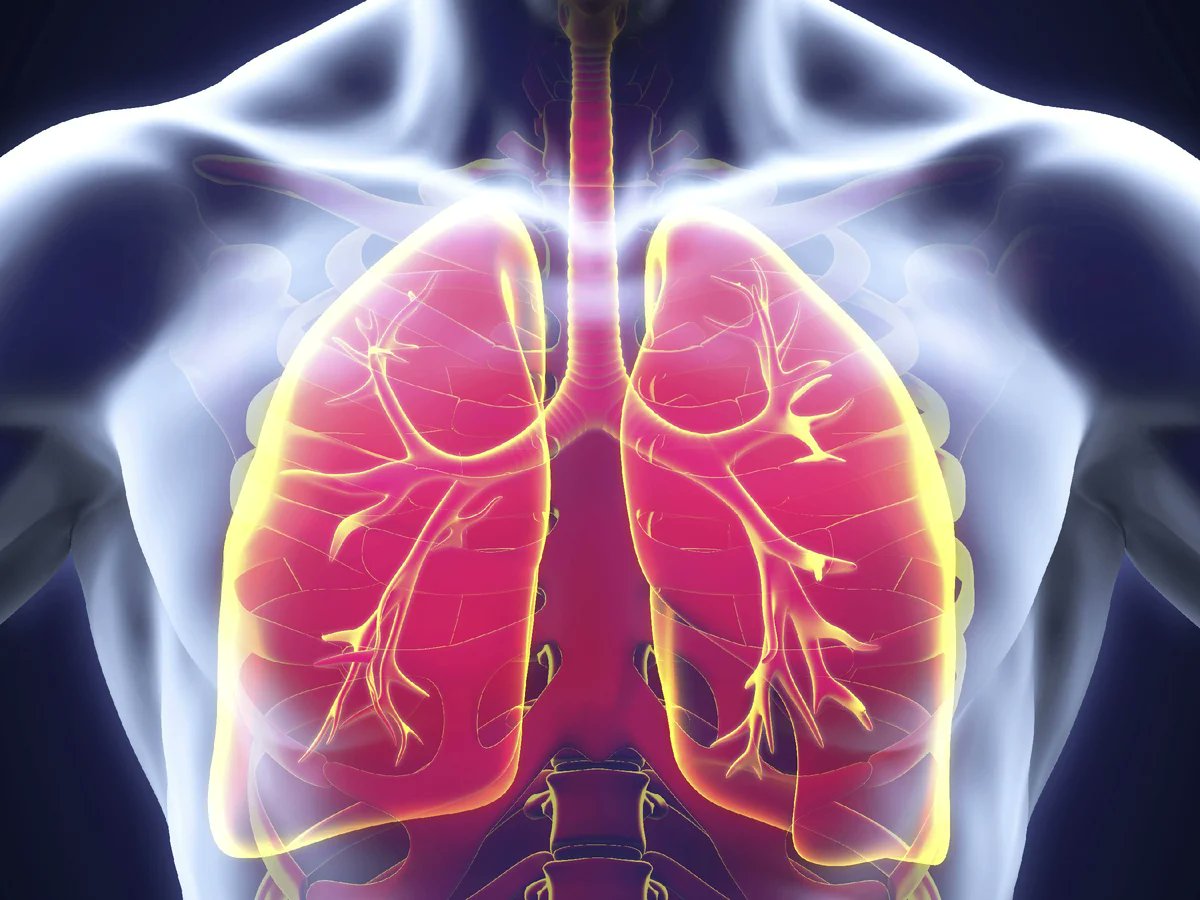 Если лихорадка длится больше 4-5 дней, то существует риск, что всё-таки это воспаление лёгких. Если человек вроде бы заболел чем-то вирусным, но высокая температура продолжает держаться, на 4-5-й день она ещё стабильно высокая, это повод серьёзно к этому отнестись и обратиться к врачу. Второй признак, который может человек, не врач, для себя зарегистрировать: началось всё как респираторная вирусная инфекция, несколько дней высокой температуры, потом она начала снижаться и вдруг она опять повысилась до высоких цифр. Такой второй пик предполагает всегда возникновение осложнений, в первую очередь, пневмонии. Это в качестве ориентиров для не врачей».
Если лихорадка длится больше 4-5 дней, то существует риск, что всё-таки это воспаление лёгких. Если человек вроде бы заболел чем-то вирусным, но высокая температура продолжает держаться, на 4-5-й день она ещё стабильно высокая, это повод серьёзно к этому отнестись и обратиться к врачу. Второй признак, который может человек, не врач, для себя зарегистрировать: началось всё как респираторная вирусная инфекция, несколько дней высокой температуры, потом она начала снижаться и вдруг она опять повысилась до высоких цифр. Такой второй пик предполагает всегда возникновение осложнений, в первую очередь, пневмонии. Это в качестве ориентиров для не врачей». Должна быть разумная насторожённость, своевременное обращение к врачам. Любая тяжёлая пневмония может приводить к повреждению лёгких и последующему их худшему функционированию. В данном случае это зависит не только и не столько от самой по себе коронавирусной инфекции, сколько, если у человека возникает тяжёлая пневмония, а я так предполагаю, что у тех пациентов, которые болеют наиболее тяжело и требуют вентиляционной поддержки, там вероятно не только тяжёлая пневмония, но и осложняющий её так называемый респираторный дистресс-синдром — это универсальная реакция, типа «шок лёгких». Это может осложнить любую очень тяжёлую лёгочную инфекцию».
Должна быть разумная насторожённость, своевременное обращение к врачам. Любая тяжёлая пневмония может приводить к повреждению лёгких и последующему их худшему функционированию. В данном случае это зависит не только и не столько от самой по себе коронавирусной инфекции, сколько, если у человека возникает тяжёлая пневмония, а я так предполагаю, что у тех пациентов, которые болеют наиболее тяжело и требуют вентиляционной поддержки, там вероятно не только тяжёлая пневмония, но и осложняющий её так называемый респираторный дистресс-синдром — это универсальная реакция, типа «шок лёгких». Это может осложнить любую очень тяжёлую лёгочную инфекцию».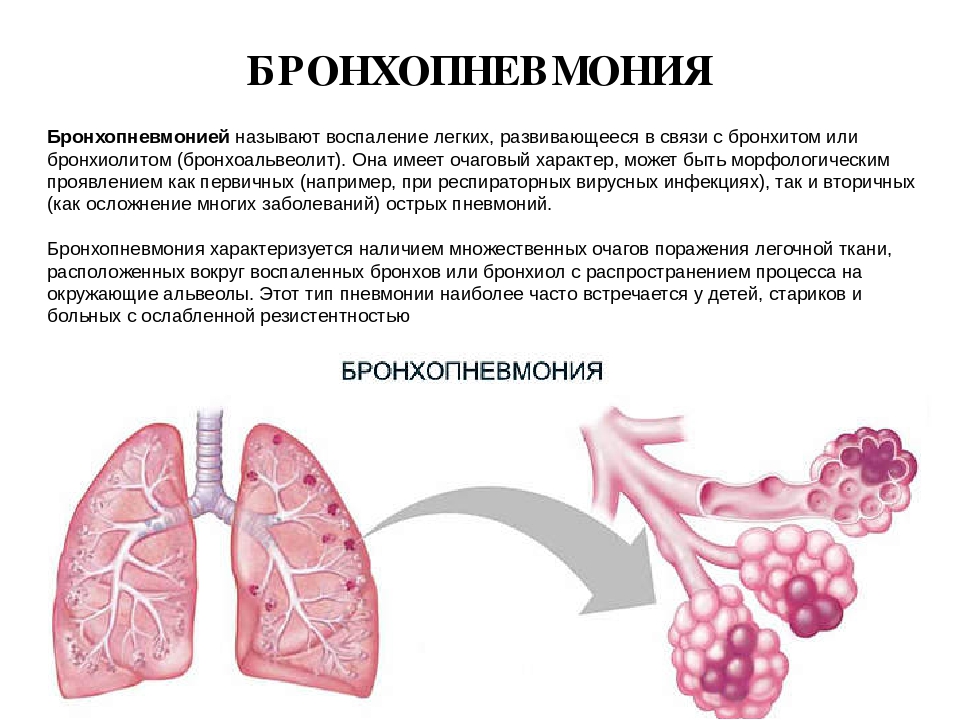 Может случиться так, что снизится лёгочная функция у пациента, перенёсшего любую крайне тяжёлую пневмонию, требующую вентиляции».
Может случиться так, что снизится лёгочная функция у пациента, перенёсшего любую крайне тяжёлую пневмонию, требующую вентиляции».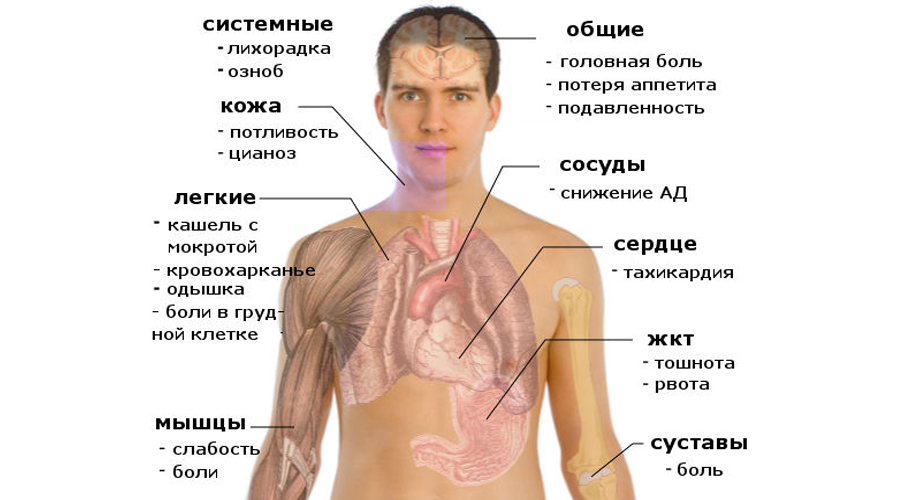 Более того, на популярной рентгенографии или, как говорят в быту «рентгене», пневмония не всегда выявляется.
Более того, на популярной рентгенографии или, как говорят в быту «рентгене», пневмония не всегда выявляется.
 Но, назначенная при этом терапия не помогала. Это и заставило его обратиться ко мне. После осмотра я заподозрила пневмонию и направила пациента на компьютерную томографию, в ходе которой были визуализированы поражения лёгких, характерные для этого заболевания.
Но, назначенная при этом терапия не помогала. Это и заставило его обратиться ко мне. После осмотра я заподозрила пневмонию и направила пациента на компьютерную томографию, в ходе которой были визуализированы поражения лёгких, характерные для этого заболевания.
 В России только за прошлый год она унесла более 18 тысяч жизней, а диагностирована почти у одного миллиона человек. При этом, наблюдается перманентный рост заболеваемости. В эпицентре зоны риска оказываются люди с ослабленным иммунитетом, дети младше пяти лет и лица старшего поколения – те, кому 65 лет и более. Недодиаогностика и самолечение усугубляют ситуацию.
В России только за прошлый год она унесла более 18 тысяч жизней, а диагностирована почти у одного миллиона человек. При этом, наблюдается перманентный рост заболеваемости. В эпицентре зоны риска оказываются люди с ослабленным иммунитетом, дети младше пяти лет и лица старшего поколения – те, кому 65 лет и более. Недодиаогностика и самолечение усугубляют ситуацию.

 Сразу повезли в реанимацию, где папа на следующие сутки умер. Вопрос: мог ли рентген не видеть пневмонию?» — этот печальный случай я нашла в Интернете. Обратите внимание на даты – все произошло в течение двух недель.
Сразу повезли в реанимацию, где папа на следующие сутки умер. Вопрос: мог ли рентген не видеть пневмонию?» — этот печальный случай я нашла в Интернете. Обратите внимание на даты – все произошло в течение двух недель.
 В свое время, ко мне обратился пожилой мужчина, который с подозрением на пневмонию был госпитализирован. Ему неоднократно была сделана рентгенография, было назначено четыре (!) курса антибиотиков. Улучшений не было. У меня сразу же возник вопрос – а была ли пневмония? От того ли лечат? Пациент был направлен на КТ. К сожалению, в данном конкретном случае у него был выявлено злокачественное образование в легких.
В свое время, ко мне обратился пожилой мужчина, который с подозрением на пневмонию был госпитализирован. Ему неоднократно была сделана рентгенография, было назначено четыре (!) курса антибиотиков. Улучшений не было. У меня сразу же возник вопрос – а была ли пневмония? От того ли лечат? Пациент был направлен на КТ. К сожалению, в данном конкретном случае у него был выявлено злокачественное образование в легких.
 Это позволит удостовериться в отсутствии признаков поражений легочной ткани и подтвердить успешность лечения.
Это позволит удостовериться в отсутствии признаков поражений легочной ткани и подтвердить успешность лечения.


 При других видах пневмонии симптомы могут быть менее выраженными. При сухом раздражающем кашле, головной боли, мышечных болях, высокой температуре следует обратиться к врачу.
При других видах пневмонии симптомы могут быть менее выраженными. При сухом раздражающем кашле, головной боли, мышечных болях, высокой температуре следует обратиться к врачу. Обычно бактериальные пневмонии протекают более тяжело, чем вызванные микоплазмами или вирусами. Правда, осложнения (например, экссудативный плеврит или абсцесс легкого) встречаются редко. Несмотря на успехи современной медицины, пневмония может привести к летальному исходу. Если поражение легких сохраняется более 6 или 8 недель (что видно на рентгеновском снимке), то воспаление считается хроническим.
Обычно бактериальные пневмонии протекают более тяжело, чем вызванные микоплазмами или вирусами. Правда, осложнения (например, экссудативный плеврит или абсцесс легкого) встречаются редко. Несмотря на успехи современной медицины, пневмония может привести к летальному исходу. Если поражение легких сохраняется более 6 или 8 недель (что видно на рентгеновском снимке), то воспаление считается хроническим.
 Эту болезнь лечат антибиотиками. В связи с тем, что бывают очень тяжелые осложнения, смертность составляет 30-40%.
Эту болезнь лечат антибиотиками. В связи с тем, что бывают очень тяжелые осложнения, смертность составляет 30-40%. При лечении применяются антибиотики и противовирусные лекарственные препараты.
При лечении применяются антибиотики и противовирусные лекарственные препараты.
 Хотя вирусные пневмонии известны нам достаточно давно. Вспомните пандемию гриппа h2N1. Но пневмония, связанная с новым коронавирусом, протекает необычно. Это связано с тем, что у пациентов с COVID-19 мы наблюдаем самые разные степени повреждения легких с абсолютно разными клиническими проявлениями. Например, появились пациенты, у которых подтвержден новый коронавирус лабораторными тестами.
Хотя вирусные пневмонии известны нам достаточно давно. Вспомните пандемию гриппа h2N1. Но пневмония, связанная с новым коронавирусом, протекает необычно. Это связано с тем, что у пациентов с COVID-19 мы наблюдаем самые разные степени повреждения легких с абсолютно разными клиническими проявлениями. Например, появились пациенты, у которых подтвержден новый коронавирус лабораторными тестами. Они были выявлены у 54% больных. То есть у подавляющего большинства. Это значит, что мы сегодня столкнулись с фактом возможности развития абсолютно бессимптомных форм пневмоний.
Они были выявлены у 54% больных. То есть у подавляющего большинства. Это значит, что мы сегодня столкнулись с фактом возможности развития абсолютно бессимптомных форм пневмоний. Сегодня большой акцент делается на компьютерной томографии легких. Этот метод относится к имидж-диагностике, как и рентгенография. Но компьютерная томография — более точная и специфичная методика выявления изменений в ткани легких по сравнению с обычной рентгенографией. Большинству пациентов с COVID-19 как раз и требуется такая методика. Компьютерную томографию я бы поставил сегодня на первое место среди всех имеющихся методов для подтверждения диагноза. По своей чувствительности она даже превосходит лабораторную диагностику для подтверждения вирусной инфекции. Чувствительность компьютерной томографии превышает 90%.
Сегодня большой акцент делается на компьютерной томографии легких. Этот метод относится к имидж-диагностике, как и рентгенография. Но компьютерная томография — более точная и специфичная методика выявления изменений в ткани легких по сравнению с обычной рентгенографией. Большинству пациентов с COVID-19 как раз и требуется такая методика. Компьютерную томографию я бы поставил сегодня на первое место среди всех имеющихся методов для подтверждения диагноза. По своей чувствительности она даже превосходит лабораторную диагностику для подтверждения вирусной инфекции. Чувствительность компьютерной томографии превышает 90%.
 , и MERS — ближневосточный респираторный синдром, зафиксированный в Саудовской Аравии в 2012 г.). То есть настоящей доказательной базы пока нет.
, и MERS — ближневосточный респираторный синдром, зафиксированный в Саудовской Аравии в 2012 г.). То есть настоящей доказательной базы пока нет.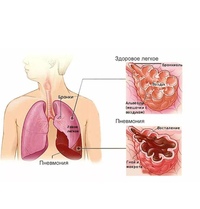 Чем больше область поражения, тем больше риск развития гипоксемии — недостатка кислорода.
Чем больше область поражения, тем больше риск развития гипоксемии — недостатка кислорода. В стационар направляют самых тяжелых. Сегодня у врачей есть очень четкие критерии, сигнализирующие о тяжести болезни: одышка, снижение показателей кислорода и другие.
В стационар направляют самых тяжелых. Сегодня у врачей есть очень четкие критерии, сигнализирующие о тяжести болезни: одышка, снижение показателей кислорода и другие.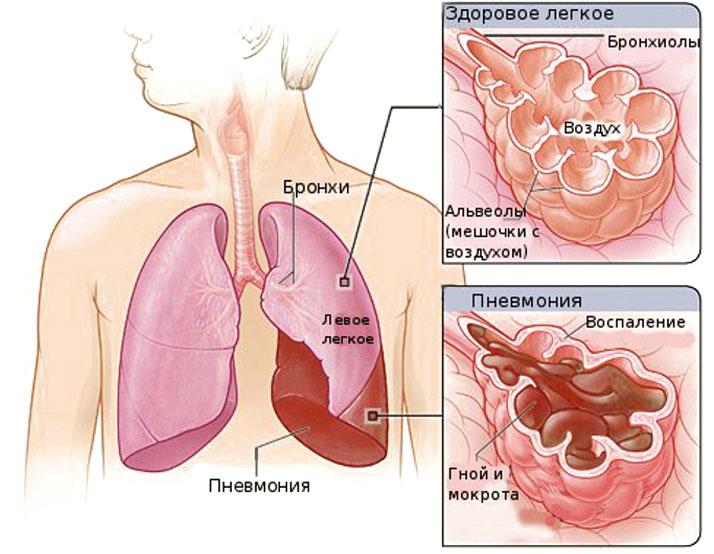 Если речь идет о тяжелой пневмонии, могут быть остаточные явления в виде локального фиброза. Сегодня тема фиброза легких поднимается часто. Но говоря о таковых доказательствах, о подтвержденных данных, их сегодня не так много. Мы, конечно, понимаем, что последствия тяжелой пневмонии или острого респираторного дистресс-синдрома могут привести к остаточным явлениям в легких. Коронавирусная пневмония здесь не является исключением. Но пока срок наблюдения за выздоровевшими пациентами небольшой. И преждевременно делать выводы о том, какая доля пациентов будет иметь фиброз, какой тяжести, какие будут применяться препараты, я не решусь. Должно пройти определенное время.
Если речь идет о тяжелой пневмонии, могут быть остаточные явления в виде локального фиброза. Сегодня тема фиброза легких поднимается часто. Но говоря о таковых доказательствах, о подтвержденных данных, их сегодня не так много. Мы, конечно, понимаем, что последствия тяжелой пневмонии или острого респираторного дистресс-синдрома могут привести к остаточным явлениям в легких. Коронавирусная пневмония здесь не является исключением. Но пока срок наблюдения за выздоровевшими пациентами небольшой. И преждевременно делать выводы о том, какая доля пациентов будет иметь фиброз, какой тяжести, какие будут применяться препараты, я не решусь. Должно пройти определенное время.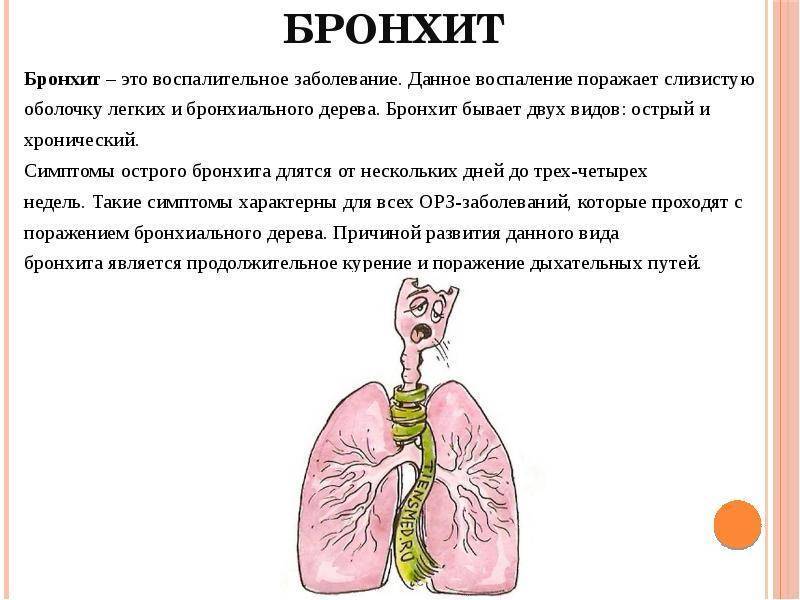 Многие нуждаются в терапии кислородом, неинвазивной вентиляции легких и искусственной вентиляции легких. На базе Сеченовского университета формируется крупнейший в России коронавирусный стационар на 2000 коек, развернутый в университетских клиниках вуза.
Многие нуждаются в терапии кислородом, неинвазивной вентиляции легких и искусственной вентиляции легких. На базе Сеченовского университета формируется крупнейший в России коронавирусный стационар на 2000 коек, развернутый в университетских клиниках вуза. Пульмонолог — врач, который занимается лечением болезней легких. Эта область обычно не была на слуху. Хотя мы все понимаем, что болезни органов дыхания достаточно распространенные, взять те же бронхит или бронхиальную астму. Но парадокс заключался в том, что в стационарах было невыгодно иметь отделения пульмонологии. Потому что оплата за пульмонологический случай не очень высока. Выгоднее иметь отделения хирургического профиля, которые зарабатывают больше денег. И специалистов в области пульмонологии осталось немного. Будем надеяться, что сложившаяся ситуация даст импульс к развитию нашей специальности. То же самое можно сказать и про реаниматологию, инфекционные болезни, вирусологию, многие другие. Как оказалось, второстепенных врачебных специальностей не бывает…
Пульмонолог — врач, который занимается лечением болезней легких. Эта область обычно не была на слуху. Хотя мы все понимаем, что болезни органов дыхания достаточно распространенные, взять те же бронхит или бронхиальную астму. Но парадокс заключался в том, что в стационарах было невыгодно иметь отделения пульмонологии. Потому что оплата за пульмонологический случай не очень высока. Выгоднее иметь отделения хирургического профиля, которые зарабатывают больше денег. И специалистов в области пульмонологии осталось немного. Будем надеяться, что сложившаяся ситуация даст импульс к развитию нашей специальности. То же самое можно сказать и про реаниматологию, инфекционные болезни, вирусологию, многие другие. Как оказалось, второстепенных врачебных специальностей не бывает…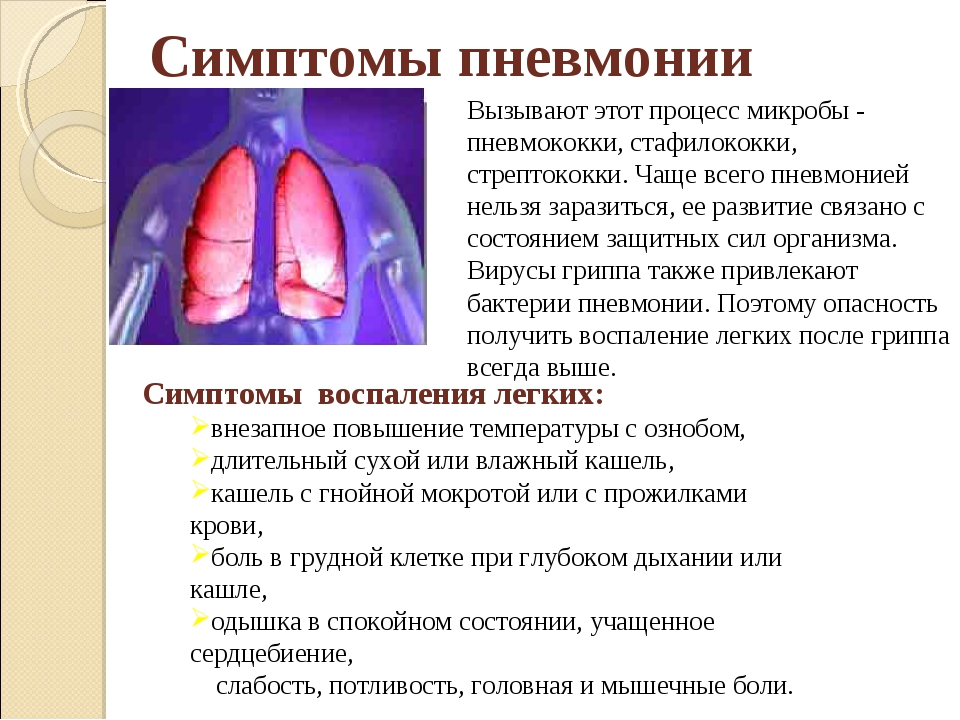


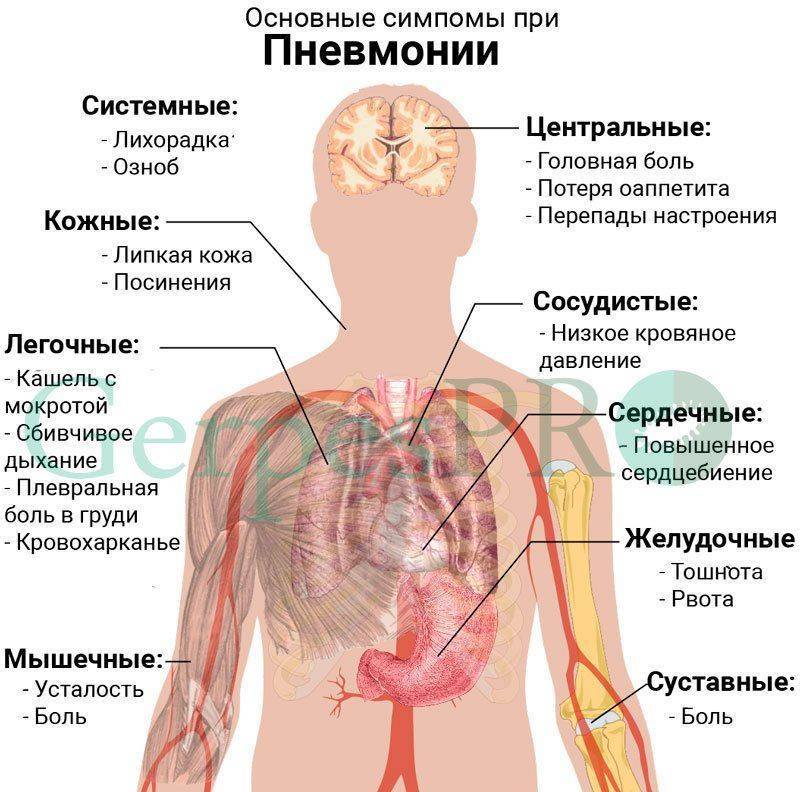

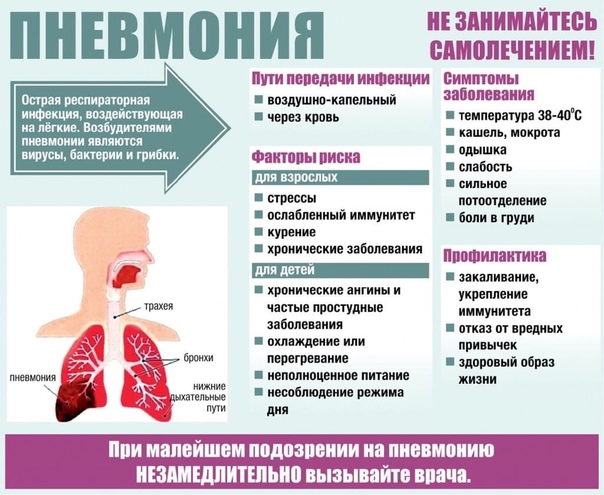


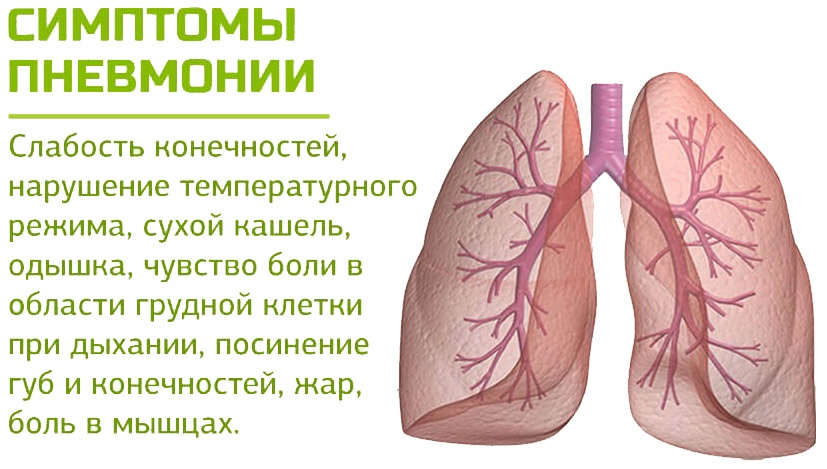 Например, вам следует бросить курить, так как это повреждает легкие и увеличивает вероятность заражения.
Например, вам следует бросить курить, так как это повреждает легкие и увеличивает вероятность заражения.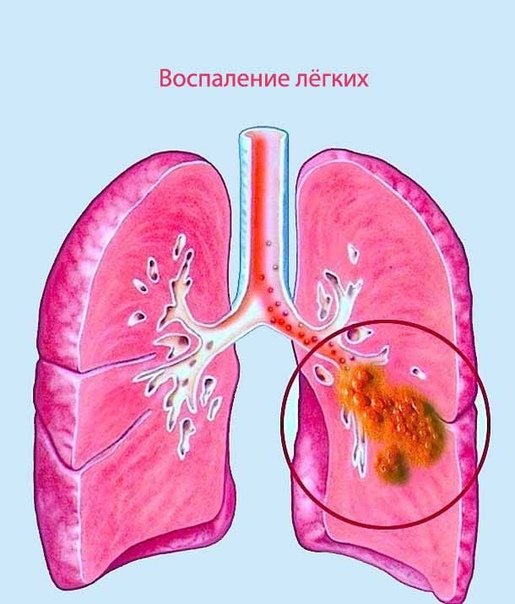 Эта система снабжает вашу кровь свежим кислородом и удаляет углекислый газ, отходы жизнедеятельности. Когда вы вдыхаете воздух через нос и рот, он достигает крошечных воздушных мешочков легких (альвеол) через серию трубок. Отсюда кислород поступает в вашу кровь.Углекислый газ выходит в альвеолы. Затем вы выдыхаете это.
Эта система снабжает вашу кровь свежим кислородом и удаляет углекислый газ, отходы жизнедеятельности. Когда вы вдыхаете воздух через нос и рот, он достигает крошечных воздушных мешочков легких (альвеол) через серию трубок. Отсюда кислород поступает в вашу кровь.Углекислый газ выходит в альвеолы. Затем вы выдыхаете это. К ним относятся бактерии, вирусы, грибки или паразиты. Симптомы пневмонии могут варьироваться от легких до тяжелых. Некоторые виды микробов с большей вероятностью могут привести к серьезной инфекции.
К ним относятся бактерии, вирусы, грибки или паразиты. Симптомы пневмонии могут варьироваться от легких до тяжелых. Некоторые виды микробов с большей вероятностью могут привести к серьезной инфекции.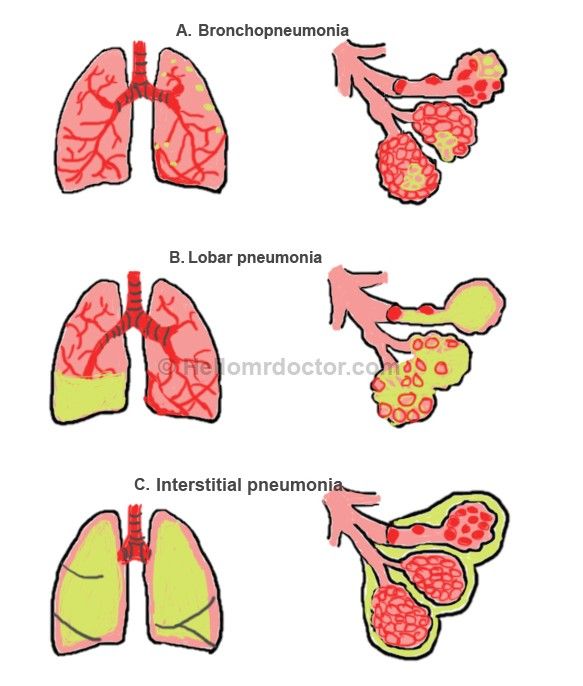 Заболевание гриппом также повышает вероятность бактериальной пневмонии. Этот тип часто бывает хуже вирусной пневмонии. Другие типы вирусов также могут вызывать ВП, такие как вирус парагриппа, эховирус, аденовирус и вирус Коксаки. Фактически, вирусы, вероятно, ответственны за большинство эпизодов ВП. Грибы и паразиты также могут вызывать ВП.
Заболевание гриппом также повышает вероятность бактериальной пневмонии. Этот тип часто бывает хуже вирусной пневмонии. Другие типы вирусов также могут вызывать ВП, такие как вирус парагриппа, эховирус, аденовирус и вирус Коксаки. Фактически, вирусы, вероятно, ответственны за большинство эпизодов ВП. Грибы и паразиты также могут вызывать ВП.
 Если у вас тяжелая пневмония, вам, вероятно, придется какое-то время оставаться в больнице. Если у вас только легкие симптомы, вы, вероятно, сможете лечиться дома.
Если у вас тяжелая пневмония, вам, вероятно, придется какое-то время оставаться в больнице. Если у вас только легкие симптомы, вы, вероятно, сможете лечиться дома. В некоторых случаях вам может потребоваться ввести их внутривенно. Ваш лечащий врач может сначала назначить вам определенный антибиотик, а затем переключить вас на другой, поскольку анализы крови показывают, какой вид микроба вызывает вашу инфекцию.Вам также может потребоваться дополнительная поддержка, например:
В некоторых случаях вам может потребоваться ввести их внутривенно. Ваш лечащий врач может сначала назначить вам определенный антибиотик, а затем переключить вас на другой, поскольку анализы крови показывают, какой вид микроба вызывает вашу инфекцию.Вам также может потребоваться дополнительная поддержка, например: Для лечения обычно требуются антибиотики и дренаж. КТ часто помогает диагностировать эти проблемы.
Для лечения обычно требуются антибиотики и дренаж. КТ часто помогает диагностировать эти проблемы.

 Это называется пневмонией, связанной с оказанием медицинской помощи.Это может быть тяжелее, потому что вы уже больны. В этой теме основное внимание уделяется пневмонии, которая встречается в повседневной жизни.
Это называется пневмонией, связанной с оказанием медицинской помощи.Это может быть тяжелее, потому что вы уже больны. В этой теме основное внимание уделяется пневмонии, которая встречается в повседневной жизни.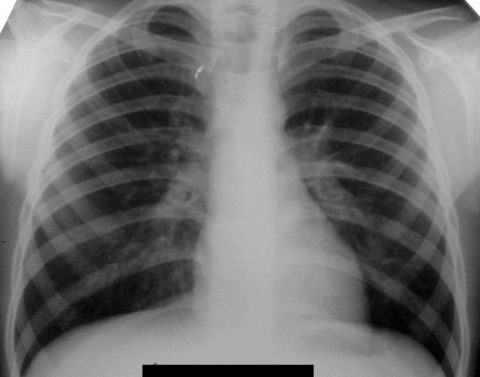
 Обычно этого достаточно, чтобы врач узнал, есть ли у вас пневмония. Вам могут потребоваться дополнительные анализы, если у вас плохие симптомы, вы пожилой человек или имеете другие проблемы со здоровьем. В общем, чем вы больнее, тем больше анализов вам может понадобиться.
Обычно этого достаточно, чтобы врач узнал, есть ли у вас пневмония. Вам могут потребоваться дополнительные анализы, если у вас плохие симптомы, вы пожилой человек или имеете другие проблемы со здоровьем. В общем, чем вы больнее, тем больше анализов вам может понадобиться. Вам необходимо пройти полный курс антибиотиков.
Вам необходимо пройти полный курс антибиотиков.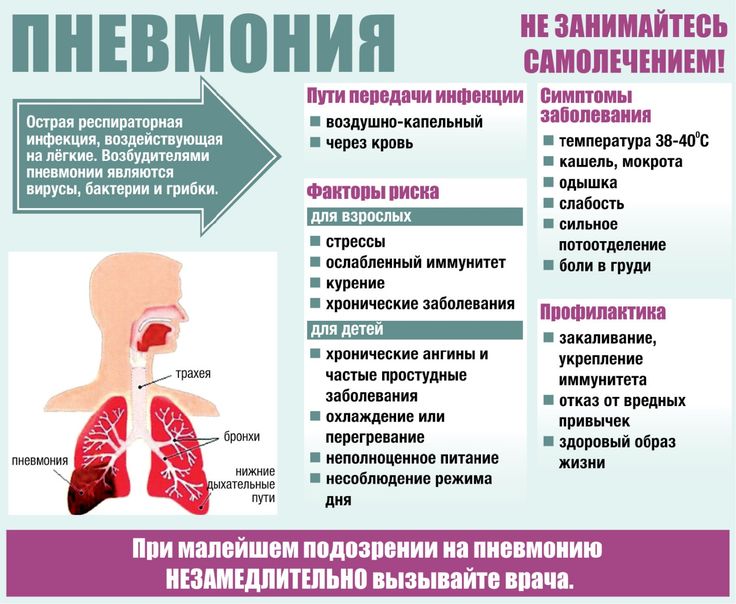 Если вы курите или у вас есть хронические проблемы со здоровьем, рекомендуется сделать пневмококковую вакцину. Это может не уберечь вас от пневмонии. Но если вы действительно заболеете пневмонией, вы, вероятно, не так сильно заболеете. Вы также можете получить вакцину от гриппа, чтобы предотвратить грипп, потому что иногда люди заболевают пневмонией после гриппа.
Если вы курите или у вас есть хронические проблемы со здоровьем, рекомендуется сделать пневмококковую вакцину. Это может не уберечь вас от пневмонии. Но если вы действительно заболеете пневмонией, вы, вероятно, не так сильно заболеете. Вы также можете получить вакцину от гриппа, чтобы предотвратить грипп, потому что иногда люди заболевают пневмонией после гриппа.

 Эта тема посвящена пневмонии, связанной с населением.
Эта тема посвящена пневмонии, связанной с населением. Основным признаком пневмонии у пожилых людей может быть изменение того, насколько ясно они думают (замешательство или бред), или обострение уже перенесенного легочного заболевания.
Основным признаком пневмонии у пожилых людей может быть изменение того, насколько ясно они думают (замешательство или бред), или обострение уже перенесенного легочного заболевания.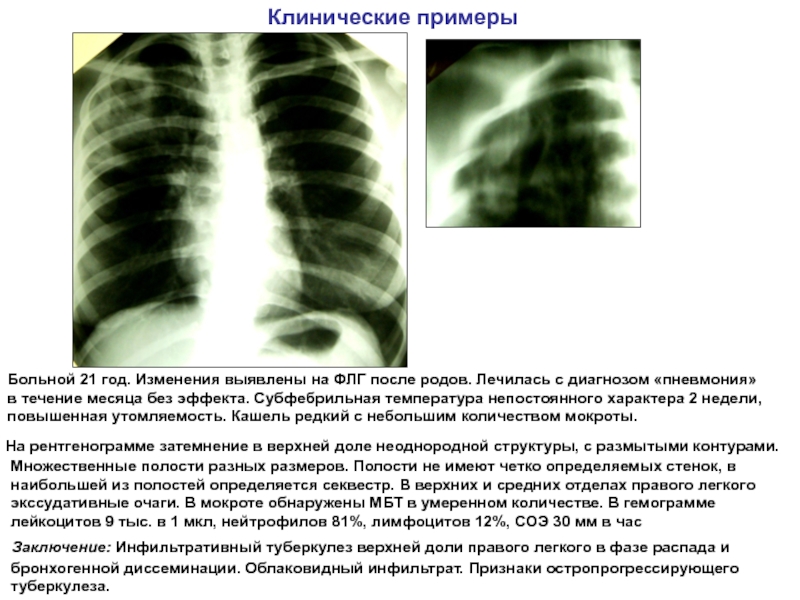
 сноска 2
сноска 2 
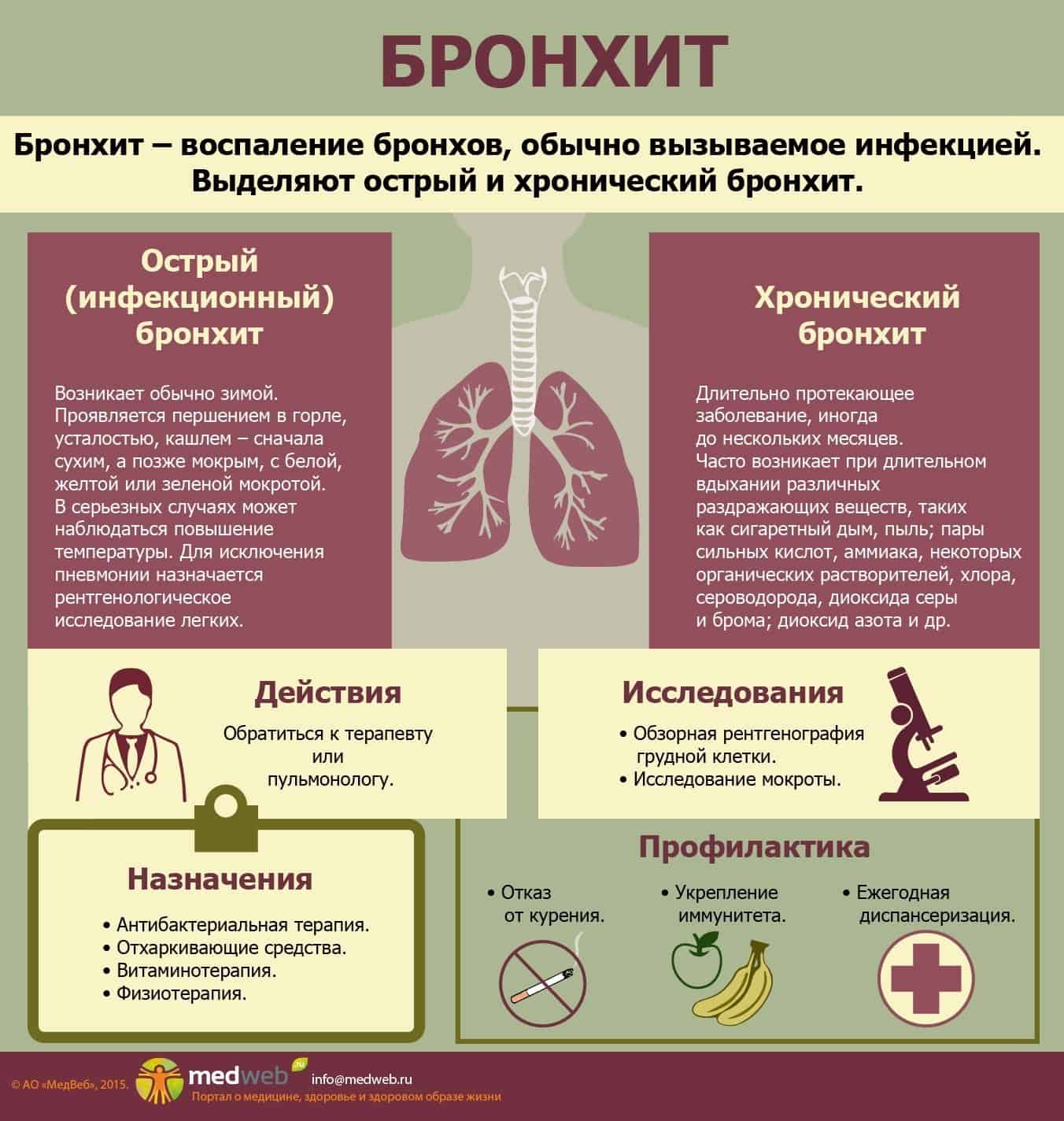
 , если у вас:
, если у вас:

 Это особенно актуально для пожилых людей и младенцев.Одним из примеров теста, который вы можете пройти, является анализ газов артериальной крови.
Это особенно актуально для пожилых людей и младенцев.Одним из примеров теста, который вы можете пройти, является анализ газов артериальной крови.
 Эти тесты помогают определить организм, вызывающий ваши симптомы. Эти тесты также помогут вашему врачу выяснить, устойчивы ли бактерии к антибиотику.
Эти тесты помогают определить организм, вызывающий ваши симптомы. Эти тесты также помогут вашему врачу выяснить, устойчивы ли бактерии к антибиотику.
 Если у вас длительное тяжелое заболевание, вам может быть трудно вылечить пневмонию, или вы можете отказаться от лечения. Вы и ваш врач должны обсудить это. Это обсуждение может включать информацию о том, как составить предварительное распоряжение.
Если у вас длительное тяжелое заболевание, вам может быть трудно вылечить пневмонию, или вы можете отказаться от лечения. Вы и ваш врач должны обсудить это. Это обсуждение может включать информацию о том, как составить предварительное распоряжение.
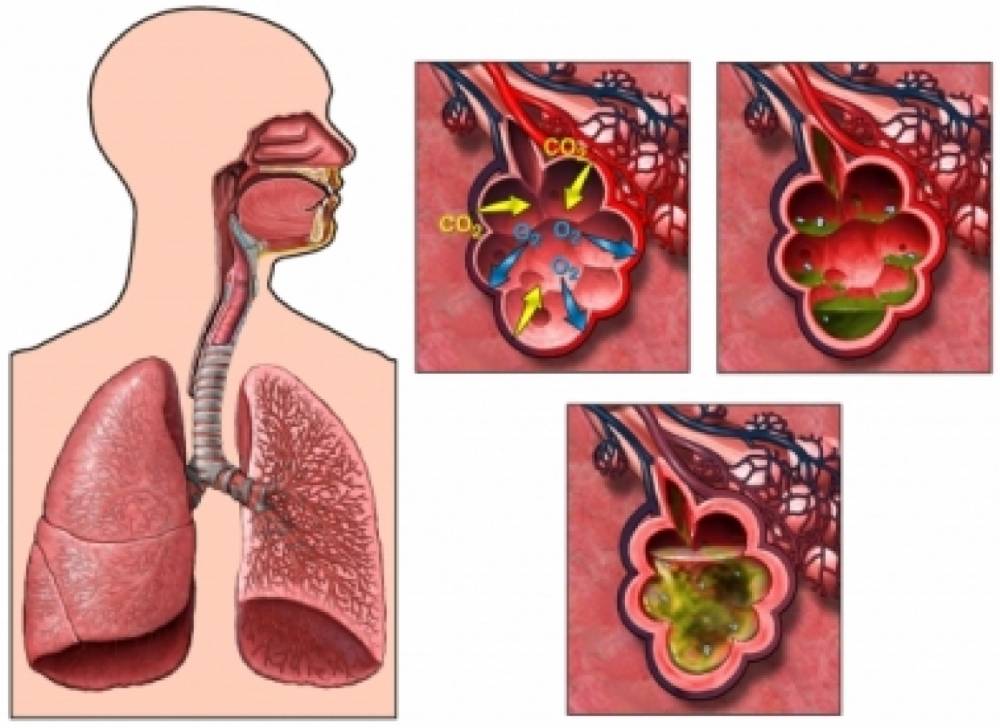 Грипп часто может приводить к пневмонии, особенно у пожилых людей или у людей, страдающих другими хроническими заболеваниями.Вы можете сделать прививку от гриппа одновременно с пневмококковой вакциной.
Грипп часто может приводить к пневмонии, особенно у пожилых людей или у людей, страдающих другими хроническими заболеваниями.Вы можете сделать прививку от гриппа одновременно с пневмококковой вакциной. Если это так, убедитесь, что ацетаминофен, который вы принимаете вместе с лекарством от простуды, плюс любой другой ацетаминофен, который вы можете принимать, не превышает дневную рекомендуемую дозу. Спросите своего врача или фармацевта, сколько вы можете принимать каждый день.
Если это так, убедитесь, что ацетаминофен, который вы принимаете вместе с лекарством от простуды, плюс любой другой ацетаминофен, который вы можете принимать, не превышает дневную рекомендуемую дозу. Спросите своего врача или фармацевта, сколько вы можете принимать каждый день. Или вы можете пройти дополнительное обследование, чтобы определить конкретный организм, вызывающий пневмонию.
Или вы можете пройти дополнительное обследование, чтобы определить конкретный организм, вызывающий пневмонию.
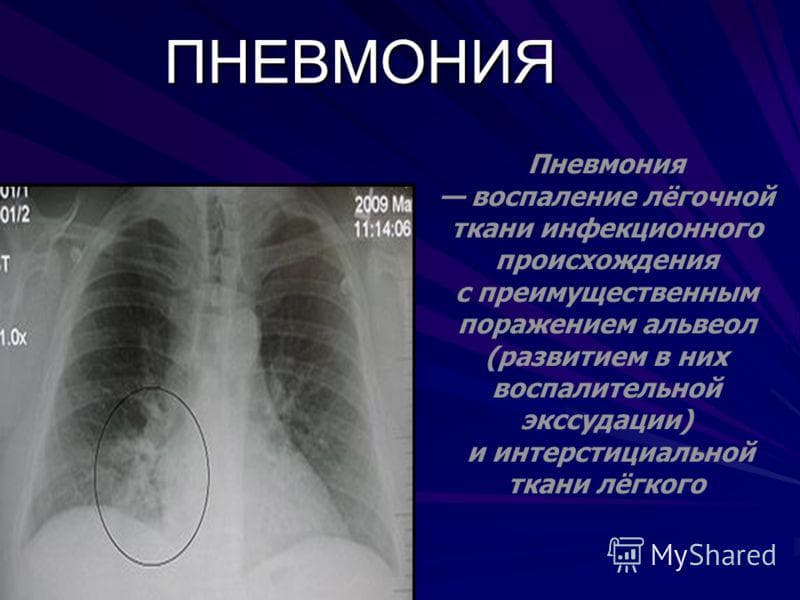 Кислород можно вводить через носовую трубку или маску для лица. Детям кислород часто доставляют с помощью палатки, которая надевается на кроватку.
Кислород можно вводить через носовую трубку или маску для лица. Детям кислород часто доставляют с помощью палатки, которая надевается на кроватку.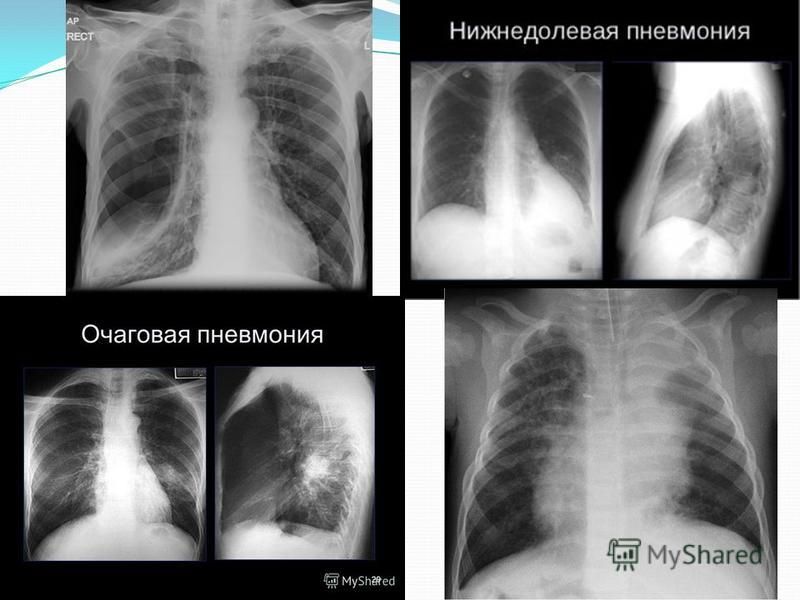 (2004). Риск внебольничной пневмонии и прием препаратов, снижающих кислотность желудочного сока. JAMA , 292 (16): 1955–1960.
(2004). Риск внебольничной пневмонии и прием препаратов, снижающих кислотность желудочного сока. JAMA , 292 (16): 1955–1960. Опубликовано в Интернете 8 марта 2010 г. (doi: 10.1136 / bmj.c1004).
Опубликовано в Интернете 8 марта 2010 г. (doi: 10.1136 / bmj.c1004).






















































 https://www.youtube.com/watch?v=KR50_q9MHEc
https://www.youtube.com/watch?v=KR50_q9MHEc



















 Евгения Сергеевна врач первой категории, более пяти лет работает в больнице. Окончила Донецкий Государственный Медицинский Университет имени Максима Горького. Регулярно посещает тематические конференции и конгрессы. Второе высшее образование — детский психолог . Изучает психологию детей дошкольного возраста, конфликтологию и социальную адаптацию ребенка в детских коллективах. Интересуется влиянием детского творчества на развитие интеллектуальных способностей ребенка.
Евгения Сергеевна врач первой категории, более пяти лет работает в больнице. Окончила Донецкий Государственный Медицинский Университет имени Максима Горького. Регулярно посещает тематические конференции и конгрессы. Второе высшее образование — детский психолог . Изучает психологию детей дошкольного возраста, конфликтологию и социальную адаптацию ребенка в детских коллективах. Интересуется влиянием детского творчества на развитие интеллектуальных способностей ребенка. Опубликовано: 02.04.2017
Опубликовано: 02.04.2017





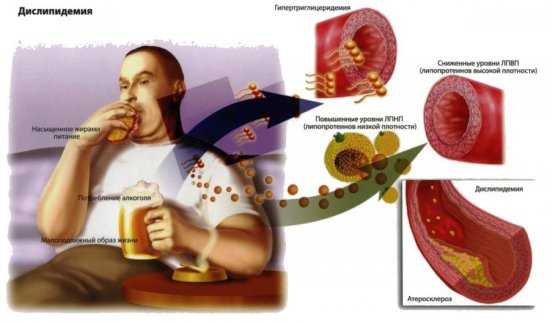












 О самом главном. Как снизить уровень холестерина
О самом главном. Как снизить уровень холестерина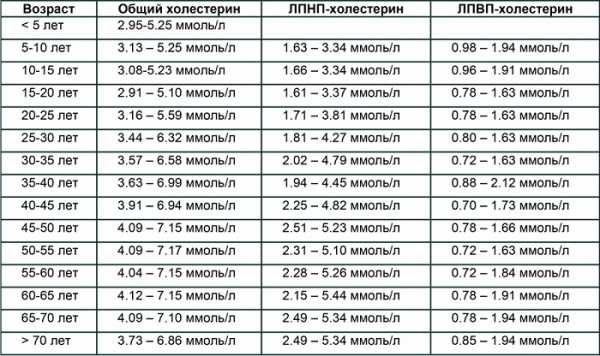





 Повторное воспаление может спровоцировать поедание таких продуктов:
Повторное воспаление может спровоцировать поедание таких продуктов:
 Из питья допустим чай с молоком, кисель, компот из сухофруктов. К нему подаются галеты или подсушенный хлеб.
Из питья допустим чай с молоком, кисель, компот из сухофруктов. К нему подаются галеты или подсушенный хлеб.

 HOCHU.ua расскажет, какой диеты при заболеваниях поджелудочной железы стоит придерживаться.
HOCHU.ua расскажет, какой диеты при заболеваниях поджелудочной железы стоит придерживаться.
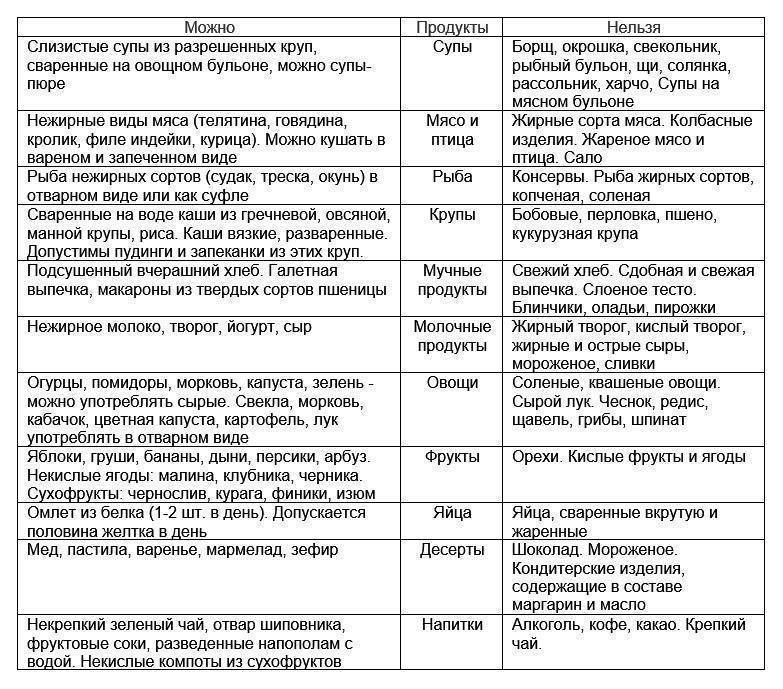
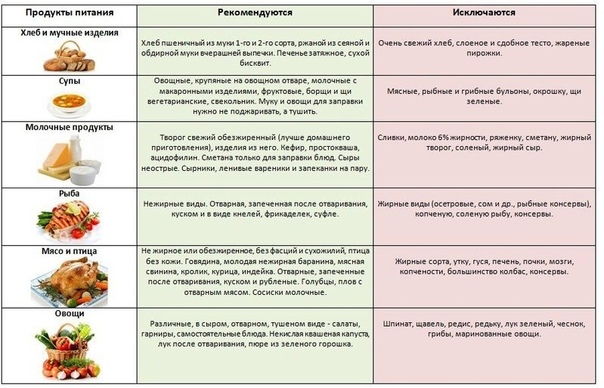

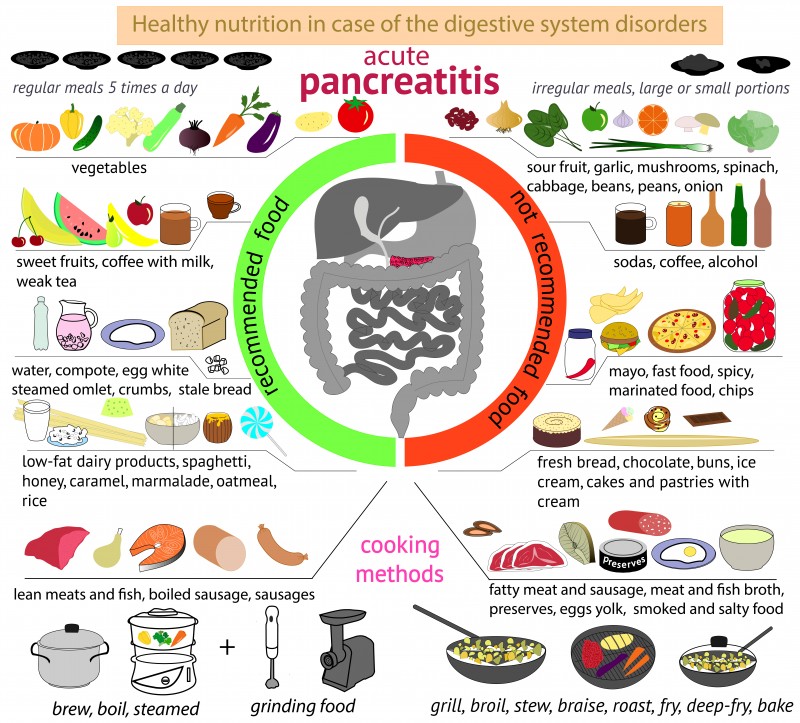
 Как правило, он замедляется на 40 калорий в день на каждый килограмм веса, который теряете.
Как правило, он замедляется на 40 калорий в день на каждый килограмм веса, который теряете.
 Будьте максимально честными и аккуратными.
Будьте максимально честными и аккуратными.

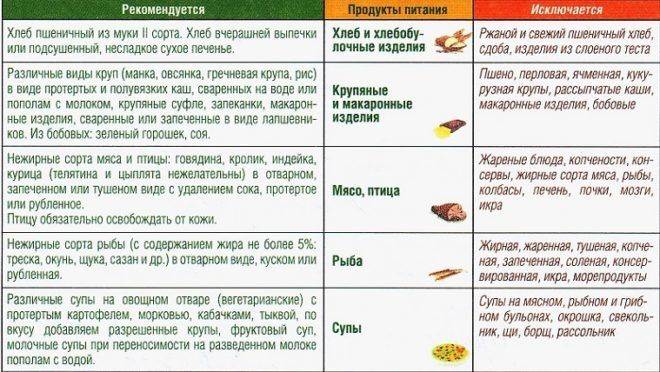
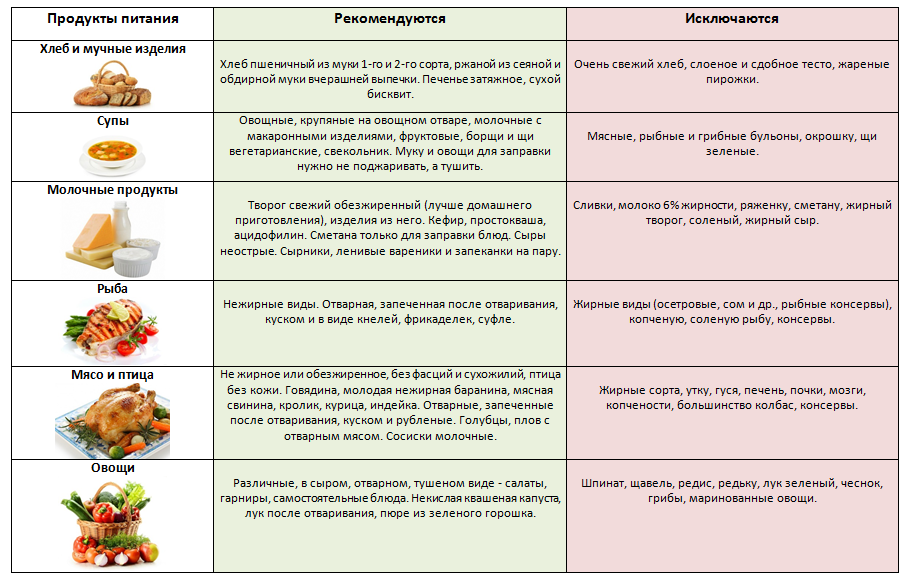 К основным проявлениям, также можно отнести –
постоянная сухость в ротовой полости, постоянное изменение температуры тела,
рвота, тошнота.
К основным проявлениям, также можно отнести –
постоянная сухость в ротовой полости, постоянное изменение температуры тела,
рвота, тошнота. Что приведет к
разъеданию поврежденного органа.
Что приведет к
разъеданию поврежденного органа. Через неделю, калории можно поднять до 1100 ккал.
Через неделю, калории можно поднять до 1100 ккал.



 Тушим на масле пока не исчезнет жидкость.
Тушим на масле пока не исчезнет жидкость.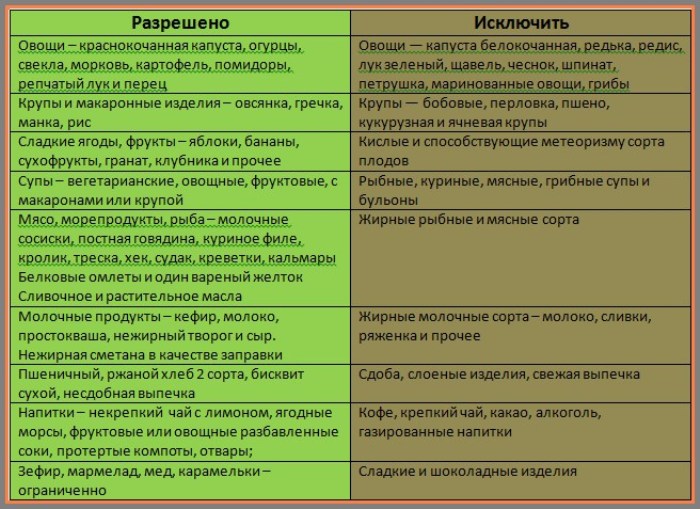 А для питья готовить отвар плодов шиповника, зелёный чай с молоком, овощные и фруктовые некислые соки. Вкусно и полезно готовить также муссы из натуральных сиропов и соков, а так же картофельные соки.
А для питья готовить отвар плодов шиповника, зелёный чай с молоком, овощные и фруктовые некислые соки. Вкусно и полезно готовить также муссы из натуральных сиропов и соков, а так же картофельные соки. Обычно продолжительность курса колеблется от 3-х недель до полугода. Необходимо помнить, что лечение минеральной водой при хроническом панкреатите можно проводить лишь в стадии ремиссии, и ни коем случае нельзя при обострении заболевания!
Обычно продолжительность курса колеблется от 3-х недель до полугода. Необходимо помнить, что лечение минеральной водой при хроническом панкреатите можно проводить лишь в стадии ремиссии, и ни коем случае нельзя при обострении заболевания! Поджелудочная железа играет важную роль в процессе пищеварения и обмена веществ. При пищеварении поджелудочная железа выделяет ферменты, которые поступают в двенадцатиперстную кишку и способствуют перевариванию белков, жиров и углеводов. Такой фермент, как трипсин, способствует усвоению белков, липаза — жиров, амилаза — углеводов.
Поджелудочная железа играет важную роль в процессе пищеварения и обмена веществ. При пищеварении поджелудочная железа выделяет ферменты, которые поступают в двенадцатиперстную кишку и способствуют перевариванию белков, жиров и углеводов. Такой фермент, как трипсин, способствует усвоению белков, липаза — жиров, амилаза — углеводов.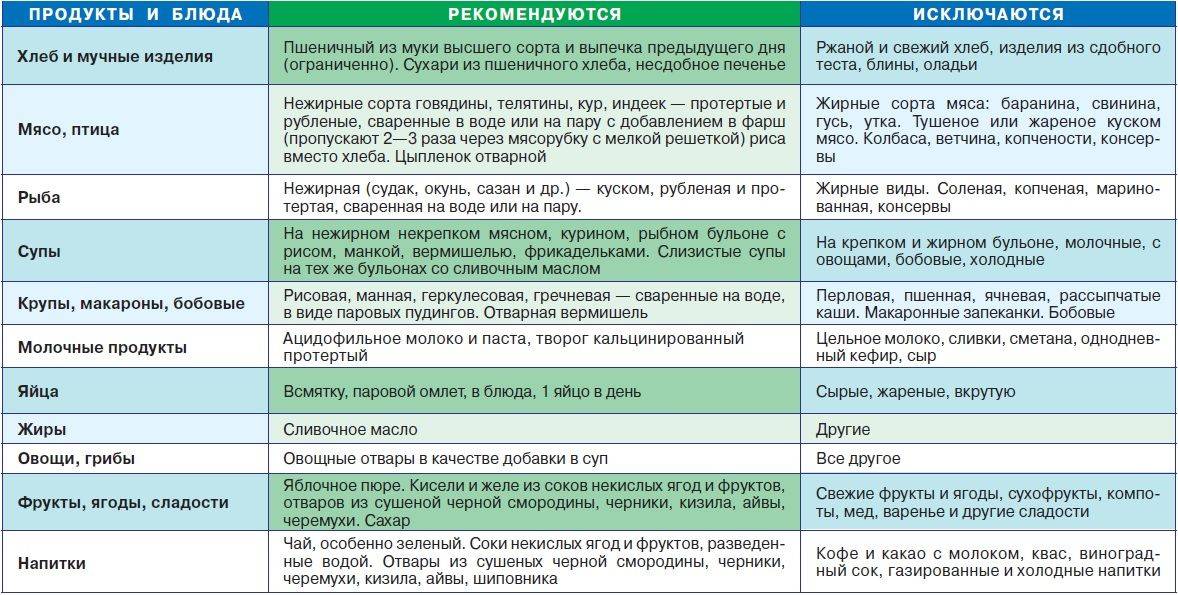 В первые 6 — 7 дней назначают голодание, можно пить минеральные воды без газа (Боржоми, Ессентуки №4) в небольшом количестве, маленьким глотками.
В первые 6 — 7 дней назначают голодание, можно пить минеральные воды без газа (Боржоми, Ессентуки №4) в небольшом количестве, маленьким глотками. 


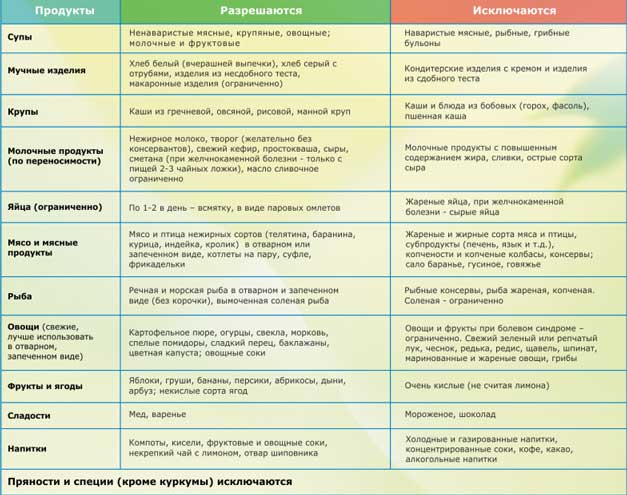 К ним относятся рафинированные углеводы (белый хлеб, сахар и кукурузный сироп с высоким содержанием фруктозы), которые заставляют вашу поджелудочную железу выделять больше инсулина, чем более полезные сложные углеводы (например, цельнозерновые, фрукты, овощи и бобовые).В целом, я рекомендую минимизировать количество обработанных пищевых продуктов, которые либо содержат много жира, либо рафинированного сахара, а иногда и то и другое вместе.
К ним относятся рафинированные углеводы (белый хлеб, сахар и кукурузный сироп с высоким содержанием фруктозы), которые заставляют вашу поджелудочную железу выделять больше инсулина, чем более полезные сложные углеводы (например, цельнозерновые, фрукты, овощи и бобовые).В целом, я рекомендую минимизировать количество обработанных пищевых продуктов, которые либо содержат много жира, либо рафинированного сахара, а иногда и то и другое вместе. орг / поджелудочная железа / консультации по питанию
орг / поджелудочная железа / консультации по питанию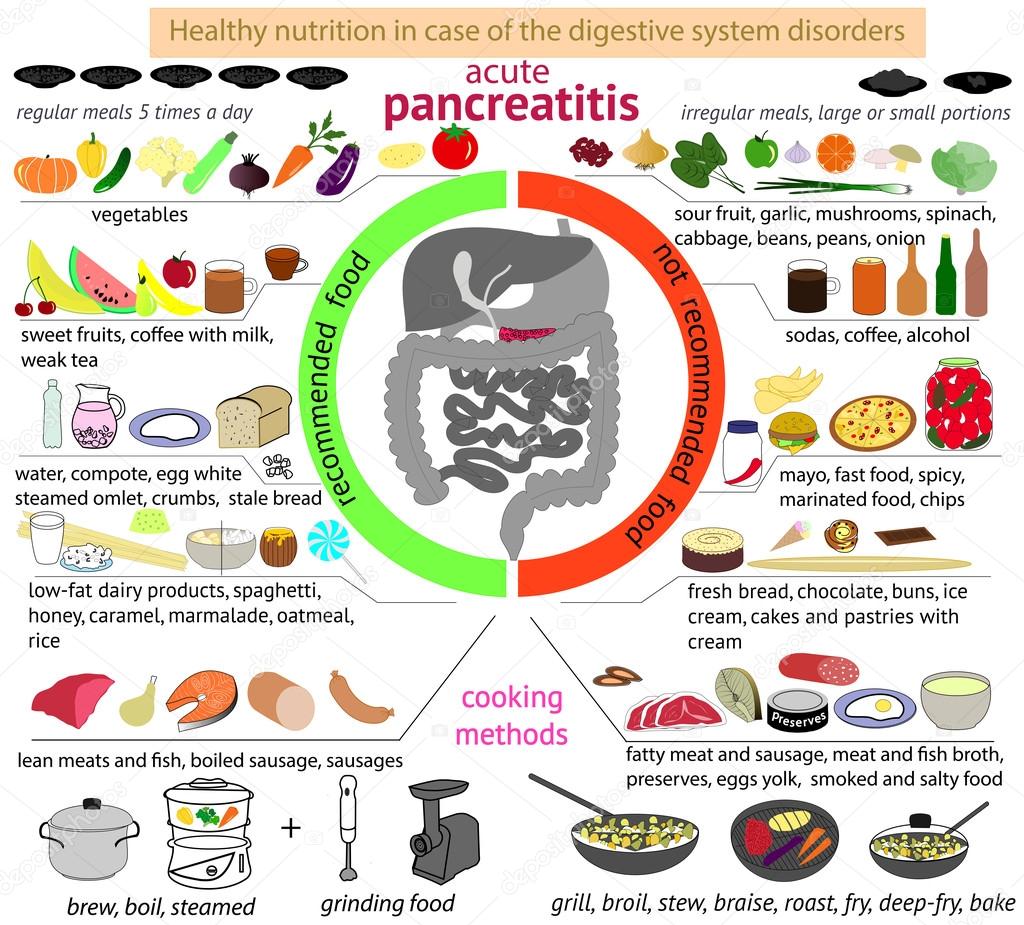 Если вы правильно выберете пищу, вы можете дать своей поджелудочной железе передохнуть и помочь ей восстановиться.
Если вы правильно выберете пищу, вы можете дать своей поджелудочной железе передохнуть и помочь ей восстановиться.
 Это снижает риск развития камней в желчном пузыре или высокого уровня триглицеридов, которые являются одной из основных причин острого панкреатита. Антиоксиданты борются со свободными радикалами в вашем теле, помогая уменьшить воспаление.
Это снижает риск развития камней в желчном пузыре или высокого уровня триглицеридов, которые являются одной из основных причин острого панкреатита. Антиоксиданты борются со свободными радикалами в вашем теле, помогая уменьшить воспаление. Итак, чем больше вы едите, тем активнее работает ваша поджелудочная железа.
Итак, чем больше вы едите, тем активнее работает ваша поджелудочная железа.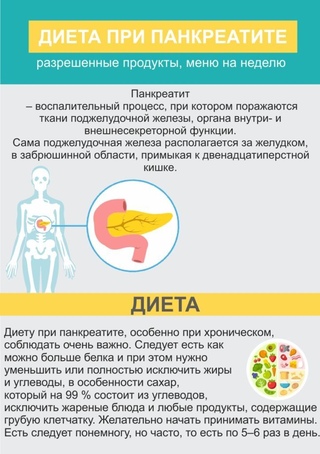 Исключите насыщенные жиры.
Исключите насыщенные жиры.


 Клетчатка также может снизить эффективность ограниченного количества ферментов.
Клетчатка также может снизить эффективность ограниченного количества ферментов.
 Хронический панкреатит встречается примерно у 5% людей.
Хронический панкреатит встречается примерно у 5% людей.
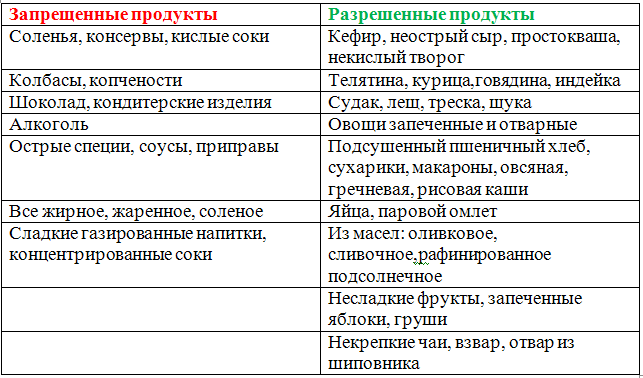 Например, Центр здоровья пищеварительной системы при Стэнфордском университете рекомендует пациентам с хроническим панкреатитом ограничивать потребление жиров до 30–50 граммов в день, в зависимости от того, насколько хорошо они переносятся.
Например, Центр здоровья пищеварительной системы при Стэнфордском университете рекомендует пациентам с хроническим панкреатитом ограничивать потребление жиров до 30–50 граммов в день, в зависимости от того, насколько хорошо они переносятся.

 , хлеб, блины, вафли, мюсли, хлопья, сухарики, крендели)
, хлеб, блины, вафли, мюсли, хлопья, сухарики, крендели) Большинство видов сыра богаты жирами, хотя варианты с меньшим содержанием жира, такие как творог, могут не ухудшить ваши симптомы и могут быть хорошим источником белка.
Большинство видов сыра богаты жирами, хотя варианты с меньшим содержанием жира, такие как творог, могут не ухудшить ваши симптомы и могут быть хорошим источником белка.
 Жиров, таких как сливочное масло, сало и масла, лучше избегать, хотя вы можете терпеть небольшие количества для приготовления пищи.
Жиров, таких как сливочное масло, сало и масла, лучше избегать, хотя вы можете терпеть небольшие количества для приготовления пищи. Если у вас есть симптомы острого панкреатита, вы можете придерживаться диеты с низким содержанием клетчатки, пока не почувствуете себя лучше.
Если у вас есть симптомы острого панкреатита, вы можете придерживаться диеты с низким содержанием клетчатки, пока не почувствуете себя лучше.


 Не существует единой диеты при панкреатите, подходящей для всех, но диета может сильно повлиять на ваше самочувствие. Знайте, что поиск правильного плана для вас может занять время, и поработайте со своим врачом, дипломированным диетологом и / или диетологом, чтобы точно настроить панкреатическую диету, которая соответствует вашим потребностям.
Не существует единой диеты при панкреатите, подходящей для всех, но диета может сильно повлиять на ваше самочувствие. Знайте, что поиск правильного плана для вас может занять время, и поработайте со своим врачом, дипломированным диетологом и / или диетологом, чтобы точно настроить панкреатическую диету, которая соответствует вашим потребностям. При выздоровлении от панкреатита важно выбирать продукты, которые не усугубят симптомы и не будут вызывать дискомфорт.
При выздоровлении от панкреатита важно выбирать продукты, которые не усугубят симптомы и не будут вызывать дискомфорт.

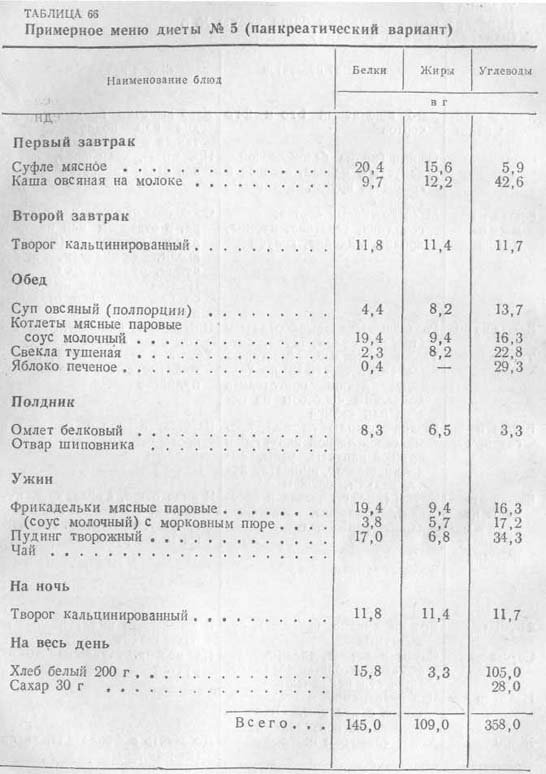



 Рецидивирующий острый панкреатит может перерасти в хронический панкреатит, который также может быть вызван чрезмерным употреблением алкоголя или некоторыми заболеваниями, такими как кистозный фиброз.Хронический панкреатит может со временем обостриться и привести к повреждению органов. Если у вас панкреатит, важно есть продукты, которые уменьшают боль и помогают избежать обострений в будущем.
Рецидивирующий острый панкреатит может перерасти в хронический панкреатит, который также может быть вызван чрезмерным употреблением алкоголя или некоторыми заболеваниями, такими как кистозный фиброз.Хронический панкреатит может со временем обостриться и привести к повреждению органов. Если у вас панкреатит, важно есть продукты, которые уменьшают боль и помогают избежать обострений в будущем. Диета для людей с панкреатитом включает:
Диета для людей с панкреатитом включает: Подумайте о таких продуктах для завтрака, как овсяная каша с клюквой или фруктовом смузи, обеде из салата из тунца с карри и супа из чечевицы или моркови, ужине из курицы с цитрусовыми с коричневым рисом и шпинатом и на десерт — запеченных яблок.Вы можете есть множество разнообразных вкусных и полезных продуктов, поддерживающих здоровье поджелудочной железы.
Подумайте о таких продуктах для завтрака, как овсяная каша с клюквой или фруктовом смузи, обеде из салата из тунца с карри и супа из чечевицы или моркови, ужине из курицы с цитрусовыми с коричневым рисом и шпинатом и на десерт — запеченных яблок.Вы можете есть множество разнообразных вкусных и полезных продуктов, поддерживающих здоровье поджелудочной железы. Но на самом деле это более важно для вашего здоровья, чем вы можете себе представить.
Но на самом деле это более важно для вашего здоровья, чем вы можете себе представить. Алайо. «Наиболее распространенными факторами панкреатита являются курение и злоупотребление алкоголем, побочные эффекты лекарств, аутоиммунные заболевания, высокий уровень триглицеридов и проблемы с камнями в желчном пузыре».
Алайо. «Наиболее распространенными факторами панкреатита являются курение и злоупотребление алкоголем, побочные эффекты лекарств, аутоиммунные заболевания, высокий уровень триглицеридов и проблемы с камнями в желчном пузыре».

 Квашеная капуста в собственном соку: рецепт в домашних условиях
Квашеная капуста в собственном соку: рецепт в домашних условиях







 заготовки на зиму
заготовки на зиму




 Фото: легкий суп из овощей
Фото: легкий суп из овощей Фото: разрешенные продукты
Фото: разрешенные продукты Фото: фруктово-тыквенный салат
Фото: фруктово-тыквенный салат Фото: винегрет с яблоком
Фото: винегрет с яблоком Фото: овощной суп-пюре
Фото: овощной суп-пюре Фото: фаршированные кабачки
Фото: фаршированные кабачки Фото: пудинг творожный
Фото: пудинг творожный Фото: морковный напиток
Фото: морковный напиток Фото: омлет с кабачком
Фото: омлет с кабачком Фото: свекольный салат
Фото: свекольный салат Термин «диетическое питание» имеет под собой медицинскую основу. Это не просто ограничение в употреблении каких-либо продуктов с целью похудения. Когда-то ученым М. Певзнером было сформировано 15 диетических систем питания, которые были клинически опробованы. Все они были направлены на то, чтобы избавиться от симптомов заболеваний, протекающих как в острой, так и в хронической форме.
Термин «диетическое питание» имеет под собой медицинскую основу. Это не просто ограничение в употреблении каких-либо продуктов с целью похудения. Когда-то ученым М. Певзнером было сформировано 15 диетических систем питания, которые были клинически опробованы. Все они были направлены на то, чтобы избавиться от симптомов заболеваний, протекающих как в острой, так и в хронической форме.

 Как видите, список разрешенных продуктов достаточно обширен. Поэтому сложностей с составлением меню возникнуть не должно. Облегчить решение данной задачи поможет меню, приведенное ниже, которое вы сможете видоизменять и адаптировать под свои вкусы и состояние здоровья. Продукты вполне можно заменять, учитывая их состав и калорийность. Это позволит каждый день иметь на столе разные блюда и не наносить при этом вреда здоровью.
Как видите, список разрешенных продуктов достаточно обширен. Поэтому сложностей с составлением меню возникнуть не должно. Облегчить решение данной задачи поможет меню, приведенное ниже, которое вы сможете видоизменять и адаптировать под свои вкусы и состояние здоровья. Продукты вполне можно заменять, учитывая их состав и калорийность. Это позволит каждый день иметь на столе разные блюда и не наносить при этом вреда здоровью. Соблюдение рекомендаций врача и следование принципам диеты «3-й стол» позволит вам максимально быстро привести здоровье в норму. Проблемы с кишечником доставляют немало дискомфорта, они сильно снижают качество жизни. Поэтому нужно обязательно обращаться к гастроэнтерологу, чтобы он мог разъяснить вам все нюансы стола №3 и донести важность соблюдения всех правил.
Соблюдение рекомендаций врача и следование принципам диеты «3-й стол» позволит вам максимально быстро привести здоровье в норму. Проблемы с кишечником доставляют немало дискомфорта, они сильно снижают качество жизни. Поэтому нужно обязательно обращаться к гастроэнтерологу, чтобы он мог разъяснить вам все нюансы стола №3 и донести важность соблюдения всех правил. В меню диеты 3 не рекомендуется включать такие продукты:
В меню диеты 3 не рекомендуется включать такие продукты:


 В клинике 24 часа в сутки 7 дней в неделю работают кандидаты и доктора медицинских наук, профессора и доценты кафедр ведущих вузов, врачи первой и высшей квалификационной категории. Мы трудимся без праздников и выходных для того, чтобы вы были здоровы и счастливы.
В клинике 24 часа в сутки 7 дней в неделю работают кандидаты и доктора медицинских наук, профессора и доценты кафедр ведущих вузов, врачи первой и высшей квалификационной категории. Мы трудимся без праздников и выходных для того, чтобы вы были здоровы и счастливы. В Американской Медицинской Клинике созданы все условия для комфортного проведения комплексного обследования и диагностики пациента в день обращения.
В Американской Медицинской Клинике созданы все условия для комфортного проведения комплексного обследования и диагностики пациента в день обращения. В зависимости от кого, какой именно возбудитель вызвал конкретное заболевание, лишаи различаются по локализации, степени выраженности, а также по степени заразности.
В зависимости от кого, какой именно возбудитель вызвал конкретное заболевание, лишаи различаются по локализации, степени выраженности, а также по степени заразности. Этот же вирус вызывает ветряную оспу. Попав в организм, вирус остается и локализуется в нервных клетках. При ослаблении иммунитета, стрессах, переохлаждении вирус активизируется, пациент отмечает болезненность по ходу нервов, а затем появляются кожные высыпания. Их обычная локализация — также по ходу нервов.
Этот же вирус вызывает ветряную оспу. Попав в организм, вирус остается и локализуется в нервных клетках. При ослаблении иммунитета, стрессах, переохлаждении вирус активизируется, пациент отмечает болезненность по ходу нервов, а затем появляются кожные высыпания. Их обычная локализация — также по ходу нервов. При этой форме лишая на коже возникают пятна (розоватые, желтовато-коричневые), зуд или какие-то неприятные ощущения отсутствуют. Кожа в области пятен может немного шелушится. Обычно заболевание поражает кожу груди, спины и плеч.
При этой форме лишая на коже возникают пятна (розоватые, желтовато-коричневые), зуд или какие-то неприятные ощущения отсутствуют. Кожа в области пятен может немного шелушится. Обычно заболевание поражает кожу груди, спины и плеч.
 В конце текста читайте о профилактике заболевания.
В конце текста читайте о профилактике заболевания.
 Они проявляют себя одинаково, поэтому у болезни общее название — стригущий лишай. Он очень заразный и передается от животного к человеку и обратно.
Они проявляют себя одинаково, поэтому у болезни общее название — стригущий лишай. Он очень заразный и передается от животного к человеку и обратно.
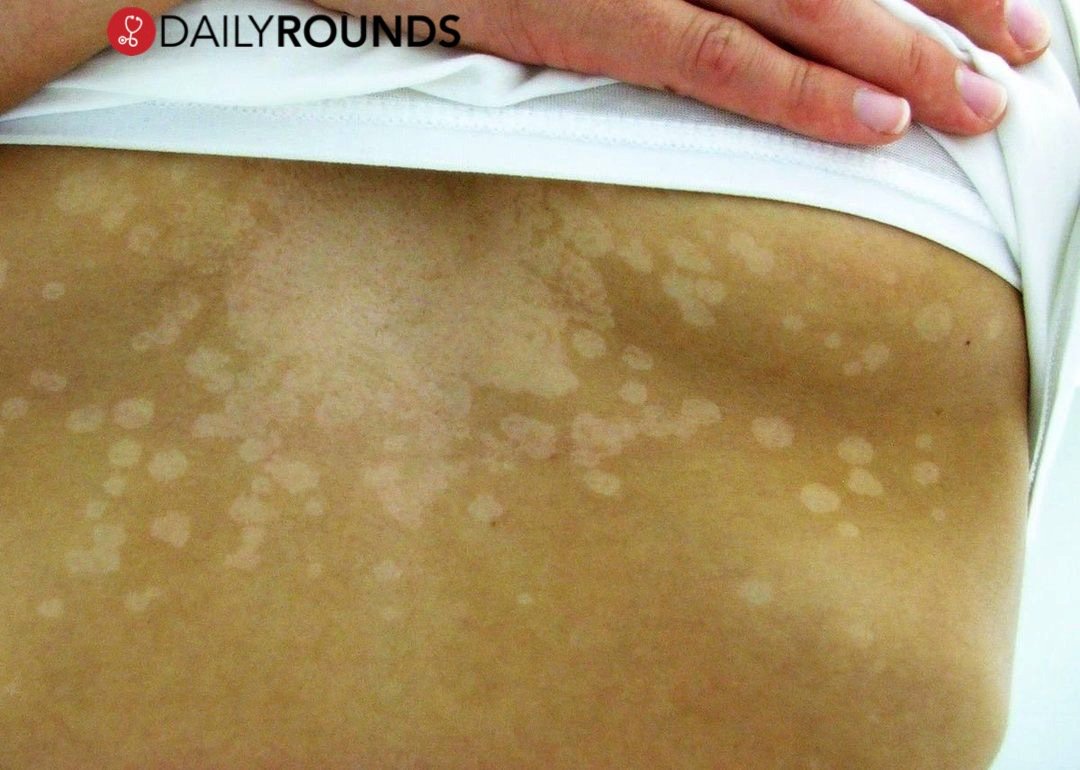 Поверхность пятен может быть гладкой или покрытой чешуйками. Поэтому поражение называют еще и отрубевидным. Если инфекция попала на коготь, то деформирует его.
Поверхность пятен может быть гладкой или покрытой чешуйками. Поэтому поражение называют еще и отрубевидным. Если инфекция попала на коготь, то деформирует его.
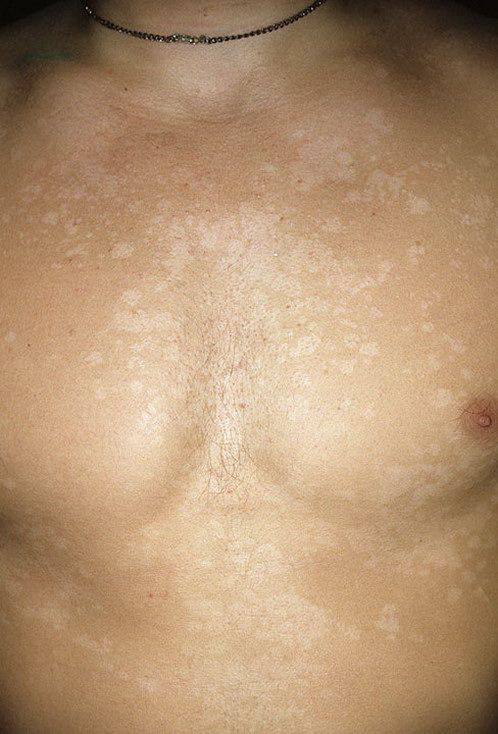
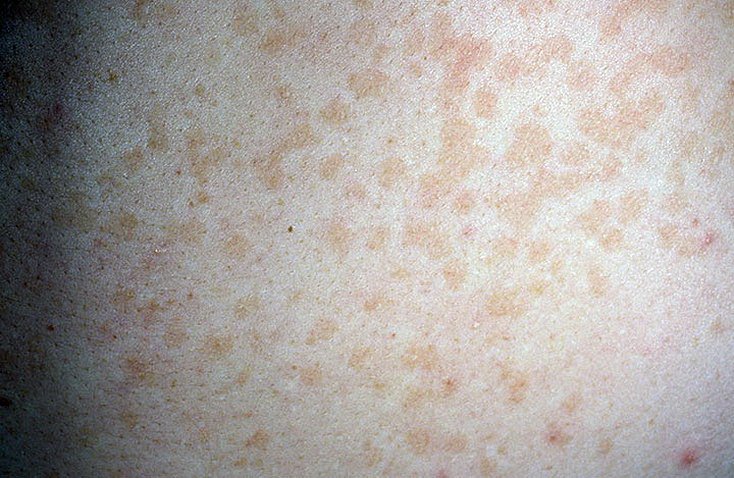 Считается, что причиной появления пятна на теле является вирус герпеса.
Считается, что причиной появления пятна на теле является вирус герпеса. Через несколько дней (до недели) к основному очагу могут добавиться новые более мелкие розовые пятна.
Через несколько дней (до недели) к основному очагу могут добавиться новые более мелкие розовые пятна.
 Среди них есть опасные для жизни, есть такие, которые существенно снижают ее качество, а некоторые воспринимаются пациентами просто как особенность кожи. Речь пойдет о кератомикозах.
Среди них есть опасные для жизни, есть такие, которые существенно снижают ее качество, а некоторые воспринимаются пациентами просто как особенность кожи. Речь пойдет о кератомикозах. Чаще болеют люди молодого и среднего возраста.
Чаще болеют люди молодого и среднего возраста. Длительное упорное течение болезни приводит к избыточной активности иммунного ответа, а это приводит к кожным аллергическим реакциям, контактным дерматитам.
Длительное упорное течение болезни приводит к избыточной активности иммунного ответа, а это приводит к кожным аллергическим реакциям, контактным дерматитам.
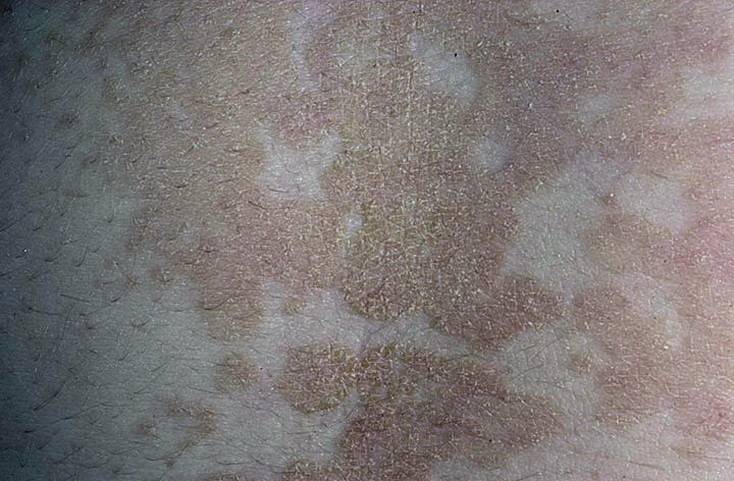


 В лёгких случаях помогают наружные препараты: крем, эмульсия, раствор или мазь. Перед обработкой шерсть вокруг очага выстригают, на шею надевают защитный воротник. Затем наносят лечебное средство ватным тампоном, захватывая здоровые участки на 2 см.
В лёгких случаях помогают наружные препараты: крем, эмульсия, раствор или мазь. Перед обработкой шерсть вокруг очага выстригают, на шею надевают защитный воротник. Затем наносят лечебное средство ватным тампоном, захватывая здоровые участки на 2 см. Средство втирают в очаги 1 – 2 раза в день в течение 2 – 3 недель.
Средство втирают в очаги 1 – 2 раза в день в течение 2 – 3 недель. Обработки кремом или спреем повторяют 1 – 2 раза в день до выздоровления и ещё 2 недели, чтобы избежать рецидива.
Обработки кремом или спреем повторяют 1 – 2 раза в день до выздоровления и ещё 2 недели, чтобы избежать рецидива.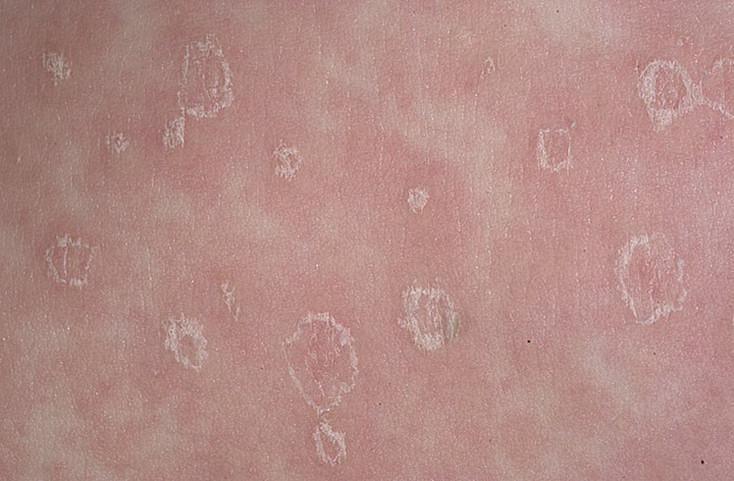
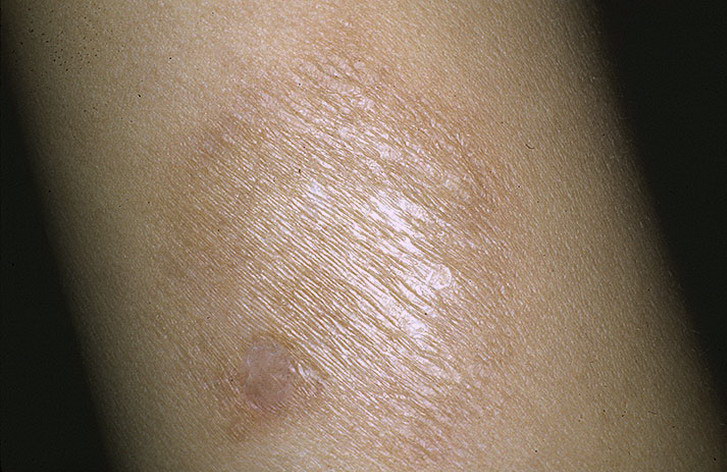 Эти средства не останавливают размножение дерматофитов. Вероятно, животных удалось вылечить от другой болезни кожи.
Эти средства не останавливают размножение дерматофитов. Вероятно, животных удалось вылечить от другой болезни кожи.
 Препарат назначают от кашля, но по непонятным причинам он помогает быстрее справиться с болезнью Жибера. Собаке дают 1 чайную ложку сиропа внутрь раз в сутки.
Препарат назначают от кашля, но по непонятным причинам он помогает быстрее справиться с болезнью Жибера. Собаке дают 1 чайную ложку сиропа внутрь раз в сутки.
 Отсюда второе название болезни – разноцветный лишай.
Отсюда второе название болезни – разноцветный лишай.

 Если выявляются болезни – разрабатывает схему лечения.
Если выявляются болезни – разрабатывает схему лечения. Лекарство ускоряет заживление и регенерацию тканей. Гель втирают 1 – 2 раза в сутки до полного восстановления кожи.
Лекарство ускоряет заживление и регенерацию тканей. Гель втирают 1 – 2 раза в сутки до полного восстановления кожи. Под лучами ультрафиолета поражённая микроспорией шерсть в темноте отсвечивает сине-зелёным цветом. Точность метода составляет 50%. Не все штаммы Microsporum «светятся», а Trichophyton вообще не выявляется. Перед обследованием собаку не моют, не наносят лекарства.
Под лучами ультрафиолета поражённая микроспорией шерсть в темноте отсвечивает сине-зелёным цветом. Точность метода составляет 50%. Не все штаммы Microsporum «светятся», а Trichophyton вообще не выявляется. Перед обследованием собаку не моют, не наносят лекарства. Поэтому при появлении любых лысеющих пятен собаку ведут в клинику. По результатам диагностики врач назначает лекарства. Потом животное лечат дома, точно выполняя предписания ветеринара.
Поэтому при появлении любых лысеющих пятен собаку ведут в клинику. По результатам диагностики врач назначает лекарства. Потом животное лечат дома, точно выполняя предписания ветеринара. Хуже всего то, что эта болячка крайне приставучая. Поэтому шансы на то, что после общения с больным животным кроха не заразится, ничтожно малы. Более того, малютку не спасут ни перчатки, ни курточка. Дело в том, что одежда, контактировавшая со спорами, немедленно становится рассадником инфекции. Поэтому, прежде чем разрешить своему пупсу погладить котеночка на улице, внимательно оцени внешний вид животного. Больного пушистика можно узнать по проплешинам на любых частях тела, а на его коже будут видны неприятные высыпания. Если ты обнаружила эти признаки слишком поздно и твой ребенок вот уже полчаса как играет с подозрительным котенком, не спеши впадать в панику. Максимальный инкубационный период стригущего лишая – 2 недели (чаще он проявляется раньше). Тебе стоит сразу купить противогрибковый шампунь и, используя его как гель для душа, немедленно вымыть им ребенка. Если будешь повторять процедуру каждый день на протяжении всего инкубационного периода, возможно, вам повезет и болячка не прицепится.
Хуже всего то, что эта болячка крайне приставучая. Поэтому шансы на то, что после общения с больным животным кроха не заразится, ничтожно малы. Более того, малютку не спасут ни перчатки, ни курточка. Дело в том, что одежда, контактировавшая со спорами, немедленно становится рассадником инфекции. Поэтому, прежде чем разрешить своему пупсу погладить котеночка на улице, внимательно оцени внешний вид животного. Больного пушистика можно узнать по проплешинам на любых частях тела, а на его коже будут видны неприятные высыпания. Если ты обнаружила эти признаки слишком поздно и твой ребенок вот уже полчаса как играет с подозрительным котенком, не спеши впадать в панику. Максимальный инкубационный период стригущего лишая – 2 недели (чаще он проявляется раньше). Тебе стоит сразу купить противогрибковый шампунь и, используя его как гель для душа, немедленно вымыть им ребенка. Если будешь повторять процедуру каждый день на протяжении всего инкубационного периода, возможно, вам повезет и болячка не прицепится.
 Так сначала появляется один очаг, а потом болячка переносится на другие участки кожи. Имей в виду, микроспория может развиться не только на теле, но и на голове. При этом волосы в очаге поражения обламываются (за это лишай и называют стригущим) и от них остаются лишь пенечки длиной по 2-3 мм. Обнаружив подобные признаки, не запускай ситуацию и постарайся показать малыша врачу если не сразу, то хотя бы в ближайшие несколько дней.
Так сначала появляется один очаг, а потом болячка переносится на другие участки кожи. Имей в виду, микроспория может развиться не только на теле, но и на голове. При этом волосы в очаге поражения обламываются (за это лишай и называют стригущим) и от них остаются лишь пенечки длиной по 2-3 мм. Обнаружив подобные признаки, не запускай ситуацию и постарайся показать малыша врачу если не сразу, то хотя бы в ближайшие несколько дней. Детям XXI века повезло больше: современные препараты против лишая эффективнее и разнообразнее – это не только таблетки, но и мази. Кроме того, даже если микроспория возникла на коже головы, доктора не требуют, чтобы родители сбривали все волосы у детей, как это было принято раньше. Сегодня врачи иногда просят оголить только те места, где есть пятнышки. Ведь в гладкую кожу мази проникают легче. Они, кстати, обычно назначаются деткам, у которых обнаруживается маленький, только что появившийся очаг. Если же пятен несколько и они активно распространяются, придется воспользоваться таблетками.
Детям XXI века повезло больше: современные препараты против лишая эффективнее и разнообразнее – это не только таблетки, но и мази. Кроме того, даже если микроспория возникла на коже головы, доктора не требуют, чтобы родители сбривали все волосы у детей, как это было принято раньше. Сегодня врачи иногда просят оголить только те места, где есть пятнышки. Ведь в гладкую кожу мази проникают легче. Они, кстати, обычно назначаются деткам, у которых обнаруживается маленький, только что появившийся очаг. Если же пятен несколько и они активно распространяются, придется воспользоваться таблетками. А чтобы не подхватить стригущую болячку самой, надевай одноразовые латексные перчатки во время всех этих процедур. И обязательно обработай весь дом в самом начале лечения: полы – дезинфицирующими средствами, игрушки – кипятком или хлорсодержащими веществами, а диван и кресла – утюгом. И хотя с момента начала лечения вероятность заражения становится все меньше и меньше, для верности повтори все эти манипуляции и по окончании курса. Пока малыш не выздоровеет, мой его тело и волосы противогрибковыми шампунями, но ни в коем случае не купай его в ванне. Иначе инфекция может распространиться по всему телу. Банные процедуры проводи следующим образом: оберни пораженные участки кожи целлофаном, чтобы на них не попадала вода, и аккуратно протри кроху губкой.
А чтобы не подхватить стригущую болячку самой, надевай одноразовые латексные перчатки во время всех этих процедур. И обязательно обработай весь дом в самом начале лечения: полы – дезинфицирующими средствами, игрушки – кипятком или хлорсодержащими веществами, а диван и кресла – утюгом. И хотя с момента начала лечения вероятность заражения становится все меньше и меньше, для верности повтори все эти манипуляции и по окончании курса. Пока малыш не выздоровеет, мой его тело и волосы противогрибковыми шампунями, но ни в коем случае не купай его в ванне. Иначе инфекция может распространиться по всему телу. Банные процедуры проводи следующим образом: оберни пораженные участки кожи целлофаном, чтобы на них не попадала вода, и аккуратно протри кроху губкой. Решение о том, когда следует прекратить прием противогрибковых препаратов, может принять только врач. Если ты не уничтожишь хотя бы одну спору лишая, болезнь через какое-то время начнется снова. Критерием выздоровления станут три отрицательных анализа на грибок, их будут брать у малыша в процессе лечения с интервалом в две недели.
Решение о том, когда следует прекратить прием противогрибковых препаратов, может принять только врач. Если ты не уничтожишь хотя бы одну спору лишая, болезнь через какое-то время начнется снова. Критерием выздоровления станут три отрицательных анализа на грибок, их будут брать у малыша в процессе лечения с интервалом в две недели.
 Они могут возникать где угодно, но чаще всего встречаются на ваших запястьях, руках, спине и лодыжках. На голенях и лодыжках могут появиться толстые чешуйчатые пятна. Иногда на коже могут появиться бугорки в том месте, где она была поцарапана или обожжена.Темные пятна на коже могут заменить тусклые неровности кожи. Эти пятна обычно исчезают через много месяцев.
Они могут возникать где угодно, но чаще всего встречаются на ваших запястьях, руках, спине и лодыжках. На голенях и лодыжках могут появиться толстые чешуйчатые пятна. Иногда на коже могут появиться бугорки в том месте, где она была поцарапана или обожжена.Темные пятна на коже могут заменить тусклые неровности кожи. Эти пятна обычно исчезают через много месяцев.
 В большинстве случаев красный плоский лишай проходит в течение 2 лет. Если у вас есть симптомы, такие как сильный зуд или язвы во рту или в области гениталий, лечение может помочь. Если у вас есть красный плоский лишай на коже головы, лечение важно для предотвращения необратимого выпадения волос.
В большинстве случаев красный плоский лишай проходит в течение 2 лет. Если у вас есть симптомы, такие как сильный зуд или язвы во рту или в области гениталий, лечение может помочь. Если у вас есть красный плоский лишай на коже головы, лечение важно для предотвращения необратимого выпадения волос. Обязательно посещайте стоматолога для прохождения стоматологического осмотра не реже двух раз в год.
Обязательно посещайте стоматолога для прохождения стоматологического осмотра не реже двух раз в год. Однако у некоторых людей это может вернуться.
Однако у некоторых людей это может вернуться. Красный плоский лишай может быть как у мужчин, так и у женщин. Красный плоский лишай кожи в равной степени поражает мужчин и женщин, но красный плоский лишай полости рта поражает женщин в два раза чаще, чем мужчин.Хотя это может произойти в любом возрасте, обычно поражает взрослых среднего возраста. Это необычно для очень молодых и пожилых людей. Это заболевание может поразить любого человека во всем мире, независимо от расы, цвета кожи и культуры.
Красный плоский лишай может быть как у мужчин, так и у женщин. Красный плоский лишай кожи в равной степени поражает мужчин и женщин, но красный плоский лишай полости рта поражает женщин в два раза чаще, чем мужчин.Хотя это может произойти в любом возрасте, обычно поражает взрослых среднего возраста. Это необычно для очень молодых и пожилых людей. Это заболевание может поразить любого человека во всем мире, независимо от расы, цвета кожи и культуры. Красный плоский лишай может появиться на любом участке кожи. Чаще всего это внутренние запястья, предплечья и лодыжки. Это также может повлиять на кожу головы или ногти. На коже головы это может вызвать покраснение, раздражение и, в некоторых случаях, выпадение волос. Иногда это заболевание поражает участки кожи, на которых вы получили травму, например, поверхностную царапину, порез или ожог.Красный плоский лишай на ногтях может стать причиной ломкости или расслоения ногтей, а на пораженных ногтях могут образовываться гребни, идущие вдоль. Красный плоский лишай во рту выглядит как ажурные белые пятна на внутренней стороне щек или на языке. Поражения полости рта обычно не вызывают симптомов, хотя серьезные вспышки могут вызвать болезненные язвы и язвы, из-за которых становится трудно есть и пить. Красный плоский лишай может поражать женские половые органы, включая влагалище. В области вульвы или влагалища он может проявляться в виде ярко-красных пятен или язв.Такое состояние можно спутать с заболеваниями, передающимися половым путем, хотя красный плоский лишай не передается половым путем и не заразен, как упоминалось выше.
Красный плоский лишай может появиться на любом участке кожи. Чаще всего это внутренние запястья, предплечья и лодыжки. Это также может повлиять на кожу головы или ногти. На коже головы это может вызвать покраснение, раздражение и, в некоторых случаях, выпадение волос. Иногда это заболевание поражает участки кожи, на которых вы получили травму, например, поверхностную царапину, порез или ожог.Красный плоский лишай на ногтях может стать причиной ломкости или расслоения ногтей, а на пораженных ногтях могут образовываться гребни, идущие вдоль. Красный плоский лишай во рту выглядит как ажурные белые пятна на внутренней стороне щек или на языке. Поражения полости рта обычно не вызывают симптомов, хотя серьезные вспышки могут вызвать болезненные язвы и язвы, из-за которых становится трудно есть и пить. Красный плоский лишай может поражать женские половые органы, включая влагалище. В области вульвы или влагалища он может проявляться в виде ярко-красных пятен или язв.Такое состояние можно спутать с заболеваниями, передающимися половым путем, хотя красный плоский лишай не передается половым путем и не заразен, как упоминалось выше. Красный плоский лишай половых органов обычно не вызывает симптомов, но открытые язвы могут быть довольно болезненными.
Красный плоский лишай половых органов обычно не вызывает симптомов, но открытые язвы могут быть довольно болезненными. Д. Важно сообщить врачу обо всех лекарствах, которые вы принимаете.Сыпь исчезнет после прекращения приема вызывающего раздражение препарата. Люди, у которых красный плоский лишай во рту, могут иметь аллергию на некоторые продукты, используемые во время стоматологических процедур, например пломбы из амальгамы. Патч-тестирование может быть использовано для определения аллергии; рекомендуется удаление стоматологического материала, которое может привести к излечению.
Д. Важно сообщить врачу обо всех лекарствах, которые вы принимаете.Сыпь исчезнет после прекращения приема вызывающего раздражение препарата. Люди, у которых красный плоский лишай во рту, могут иметь аллергию на некоторые продукты, используемые во время стоматологических процедур, например пломбы из амальгамы. Патч-тестирование может быть использовано для определения аллергии; рекомендуется удаление стоматологического материала, которое может привести к излечению. Для биопсии из очага поражения берется небольшой кусочек кожи или слизистой оболочки. Его отправляют в лабораторию, чтобы под микроскопом проверить, действительно ли это красный плоский лишай.
Для биопсии из очага поражения берется небольшой кусочек кожи или слизистой оболочки. Его отправляют в лабораторию, чтобы под микроскопом проверить, действительно ли это красный плоский лишай. Кортикостероиды можно вводить непосредственно в очаг поражения. Во рту стероидные пасты или ингаляционные порошки легче наносить на пораженные участки. Пену с гидрокортизоном можно использовать во влагалище. Для снятия зуда могут быть назначены антигистаминные препараты. В обширных случаях может потребоваться прием пероральных кортикостероидов в течение нескольких недель или дольше. Обычно это сокращает продолжительность вспышки, но может иметь серьезные побочные эффекты.В некоторых случаях может быть полезна терапия ультрафиолетовым светом (также называемая ПУВА). Так называемые иммуномодулирующие препараты, мазь такролимуса и крем пимекролимуса, могут быть полезны при плоском лишае полости рта и половых органов. Другие варианты лечения включают местный или пероральный ретиноид (форма витамина А), антибиотики длительного действия, пероральные противогрибковые препараты, фототерапию, метотрексат, гидроксихлорохин и т. Д.
Кортикостероиды можно вводить непосредственно в очаг поражения. Во рту стероидные пасты или ингаляционные порошки легче наносить на пораженные участки. Пену с гидрокортизоном можно использовать во влагалище. Для снятия зуда могут быть назначены антигистаминные препараты. В обширных случаях может потребоваться прием пероральных кортикостероидов в течение нескольких недель или дольше. Обычно это сокращает продолжительность вспышки, но может иметь серьезные побочные эффекты.В некоторых случаях может быть полезна терапия ультрафиолетовым светом (также называемая ПУВА). Так называемые иммуномодулирующие препараты, мазь такролимуса и крем пимекролимуса, могут быть полезны при плоском лишае полости рта и половых органов. Другие варианты лечения включают местный или пероральный ретиноид (форма витамина А), антибиотики длительного действия, пероральные противогрибковые препараты, фототерапию, метотрексат, гидроксихлорохин и т. Д. Обычно со временем она проходит сама по себе, но может сохраняться долгое время, растянувшись на годы, и это варьируется от пациента к пациенту. Наличие кожных повреждений непостоянно и со временем может увеличиваться и уменьшаться. Поражения полости рта, как правило, сохраняются дольше, чем поражения кожи. Более того, даже после полного исчезновения красный плоский лишай может повториться. По мере заживления красный плоский лишай часто оставляет на коже темно-коричневый цвет. Как и сами шишки, эти пятна со временем могут исчезнуть без обработки.Когда слизистая оболочка ротовой полости поражена красным плоским лишаем, риск развития рака полости рта несколько увеличивается. При наличии красного плоского лишая полости рта следует избегать употребления алкоголя и табачных изделий, которые также увеличивают риск. Рекомендуется регулярное посещение дерматолога или стоматолога — не реже двух раз в год — для обследования на рак полости рта.
Обычно со временем она проходит сама по себе, но может сохраняться долгое время, растянувшись на годы, и это варьируется от пациента к пациенту. Наличие кожных повреждений непостоянно и со временем может увеличиваться и уменьшаться. Поражения полости рта, как правило, сохраняются дольше, чем поражения кожи. Более того, даже после полного исчезновения красный плоский лишай может повториться. По мере заживления красный плоский лишай часто оставляет на коже темно-коричневый цвет. Как и сами шишки, эти пятна со временем могут исчезнуть без обработки.Когда слизистая оболочка ротовой полости поражена красным плоским лишаем, риск развития рака полости рта несколько увеличивается. При наличии красного плоского лишая полости рта следует избегать употребления алкоголя и табачных изделий, которые также увеличивают риск. Рекомендуется регулярное посещение дерматолога или стоматолога — не реже двух раз в год — для обследования на рак полости рта. Часто поражается и внутренняя часть рта. Если это происходит во рту, мембраны выглядят серыми и кружевными. Кроме того, он может повлиять на другие части тела, такие как ногти, кожу головы, вульву, влагалище и половой член.
Часто поражается и внутренняя часть рта. Если это происходит во рту, мембраны выглядят серыми и кружевными. Кроме того, он может повлиять на другие части тела, такие как ногти, кожу головы, вульву, влагалище и половой член. Таким образом, важно сообщить врачу обо всех лекарствах, которые вы принимаете.
Таким образом, важно сообщить врачу обо всех лекарствах, которые вы принимаете. Существуют также лекарства, которые вызывают аллергические реакции, похожие на красный плоский лишай, на высокое кровяное давление, сердечные заболевания и лекарства от артрита. Также существует наследственная форма, которая часто бывает более тяжелой и может иметь длительное течение.
Существуют также лекарства, которые вызывают аллергические реакции, похожие на красный плоский лишай, на высокое кровяное давление, сердечные заболевания и лекарства от артрита. Также существует наследственная форма, которая часто бывает более тяжелой и может иметь длительное течение. Это необычно для очень молодых и пожилых людей. Кажется, что все расовые группы подвержены красному плоскому лишая.
Это необычно для очень молодых и пожилых людей. Кажется, что все расовые группы подвержены красному плоскому лишая. Также может быть полезным использование лосьонов, содержащих ингредиенты против зуда, такие как ментол, прамоксин и фенол (Sarna, Aveeno cream, Prax, Itch-X).
Также может быть полезным использование лосьонов, содержащих ингредиенты против зуда, такие как ментол, прамоксин и фенол (Sarna, Aveeno cream, Prax, Itch-X). Эти изменения обычно не вызывают симптомов. Их часто находят стоматологи во время плановых осмотров.Более тяжелые формы красного плоского лишая полости рта могут вызвать болезненные язвы и язвы во рту.
Эти изменения обычно не вызывают симптомов. Их часто находят стоматологи во время плановых осмотров.Более тяжелые формы красного плоского лишая полости рта могут вызвать болезненные язвы и язвы во рту.
 carfintl.org.
carfintl.org. 2015; 172 (2): 538-540.
2015; 172 (2): 538-540. Эффективность микофенолата мофетила при тяжелых формах кожно-слизистого плоского лишая: ретроспективный обзор 10 пациентов. Британский журнал дерматологии 2012; 167 (1): 36-43.
Эффективность микофенолата мофетила при тяжелых формах кожно-слизистого плоского лишая: ретроспективный обзор 10 пациентов. Британский журнал дерматологии 2012; 167 (1): 36-43. https://www.uptodate.com/contents/lichen-planus По состоянию на 10 сентября 2018 г.
https://www.uptodate.com/contents/lichen-planus По состоянию на 10 сентября 2018 г. Но это также может повлиять на ваши плечи, туловище и грудь.
Но это также может повлиять на ваши плечи, туловище и грудь.


 Это не инфекция, и сыпь не передается другим людям.
Это не инфекция, и сыпь не передается другим людям.
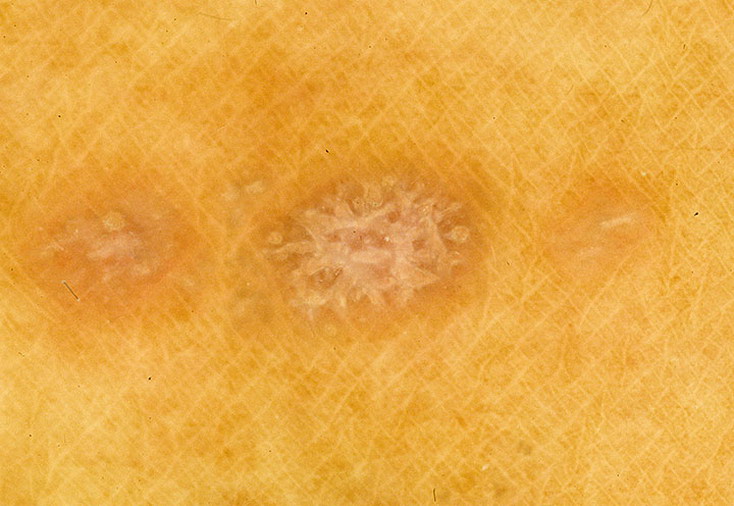

 Также на головке полового члена могут появиться белые пятна.
Также на головке полового члена могут появиться белые пятна.
 Сыпь может появиться снова после прекращения приема таблеток. Однако курс стероидных таблеток может помочь вам избавиться от особенно тяжелого приступа.
Сыпь может появиться снова после прекращения приема таблеток. Однако курс стероидных таблеток может помочь вам избавиться от особенно тяжелого приступа. Остальное обычно очищается вскоре после этого. Несмотря на то, что сыпь обычно держится дольше 18 месяцев, некоторые люди считают, что она может длиться до двух лет. Однако красный плоский лишай сохраняется дольше у небольшого числа серьезно пострадавших людей. В основном это происходит у людей, у которых развиваются язвы во рту красного плоского лишая и красный плоский лишай вульвы или полового члена.
Остальное обычно очищается вскоре после этого. Несмотря на то, что сыпь обычно держится дольше 18 месяцев, некоторые люди считают, что она может длиться до двух лет. Однако красный плоский лишай сохраняется дольше у небольшого числа серьезно пострадавших людей. В основном это происходит у людей, у которых развиваются язвы во рту красного плоского лишая и красный плоский лишай вульвы или полового члена. Однако у большинства людей с красным плоским лишаем ни одно из этих состояний не развивается.
Однако у большинства людей с красным плоским лишаем ни одно из этих состояний не развивается. Также кажется, что у него есть генетический компонент. В течение жизни заболевание может поражать до одной женщины из 300.- сказал Вяс.
Также кажется, что у него есть генетический компонент. В течение жизни заболевание может поражать до одной женщины из 300.- сказал Вяс.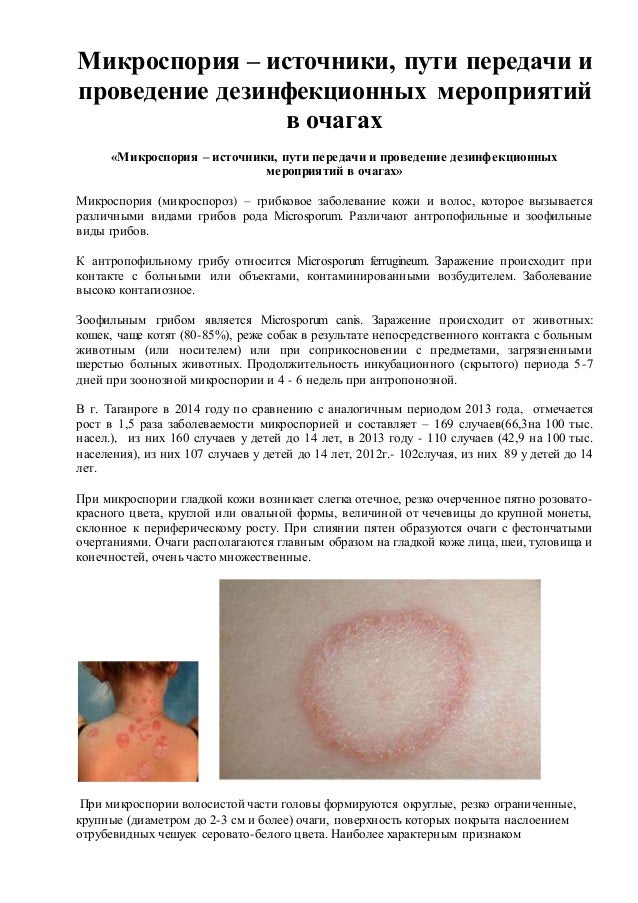













 Прекращение развития плода может произойти в любом возрасте и на любом сроке пренатального развития, однако наиболее часто диагностируется на ранних сроках – в первом триместре беременности.
Прекращение развития плода может произойти в любом возрасте и на любом сроке пренатального развития, однако наиболее часто диагностируется на ранних сроках – в первом триместре беременности. Наиболее часто встречающейся причиной, влияющей на появление замершей беременности на ранних сроках (в первом триместре), специалисты называют хромосомные нарушения самого эмбриона. Патология может передаваться по наследству от отца или матери. Как правило, последствие генетического сбоя проявляется на ранних сроках беременности.
Наиболее часто встречающейся причиной, влияющей на появление замершей беременности на ранних сроках (в первом триместре), специалисты называют хромосомные нарушения самого эмбриона. Патология может передаваться по наследству от отца или матери. Как правило, последствие генетического сбоя проявляется на ранних сроках беременности. Какие первые признаки и симптомы при замершей беременности на ранних сроках, как ее определить? В первом триместре беременности остановка развития эмбриона может быть незаметной для женщины.
Какие первые признаки и симптомы при замершей беременности на ранних сроках, как ее определить? В первом триместре беременности остановка развития эмбриона может быть незаметной для женщины. Диагностировать остановку развития плода можно с помощью анализа крови на ХГЧ, гинекологического осмотра и ультразвукового исследования.
Диагностировать остановку развития плода можно с помощью анализа крови на ХГЧ, гинекологического осмотра и ультразвукового исследования. Тактика лечения патологии плода будет зависеть от срока пренатального развития и состояния здоровья матери.
Тактика лечения патологии плода будет зависеть от срока пренатального развития и состояния здоровья матери. Можно ли, как и когда забеременеть после замершей беременности? На вопрос о планировании беременности специалисты смотрят по-разному. Так, в европейских странах разрешается беременность уже через 2-3 месяца после патологии, тогда как в странах бывшего СССР врачи рекомендуют воздержаться от зачатия в течение 6 месяцев.
Можно ли, как и когда забеременеть после замершей беременности? На вопрос о планировании беременности специалисты смотрят по-разному. Так, в европейских странах разрешается беременность уже через 2-3 месяца после патологии, тогда как в странах бывшего СССР врачи рекомендуют воздержаться от зачатия в течение 6 месяцев.



