о чем это говорит и что надо делать
 Опубликовано: 02.04.2017
Опубликовано: 02.04.2017Разместил: Анаиддд
Если холестерин находится в пределах нормы, то он не может принести вреда здоровью, но ситуация в корне меняется, когда происходить повышение уровня данного вещества. Сегодня в этой статье мы поговорим о том, насколько опасным может быть повышенный холестерин у мужчин, о чем это говорит, и что надо делать в данной ситуации. Не многие понимают, по какой причине холестерин может нанести вред здоровью, но если рассмотреть биохимический анализ крови более подробно, то можно понять, что есть два разных холестерина, большая часть хорошего вырабатывается нашей печенью и является полезным, плохой же попадает к нам с пищей, и обычно приносит вред организму. У того и другого вещества имеется нормальный уровень, если вредного холестерина в крови станет больше нормы, это может привести к развитию серьезных заболеваний сосудов и сердца у мужчин.
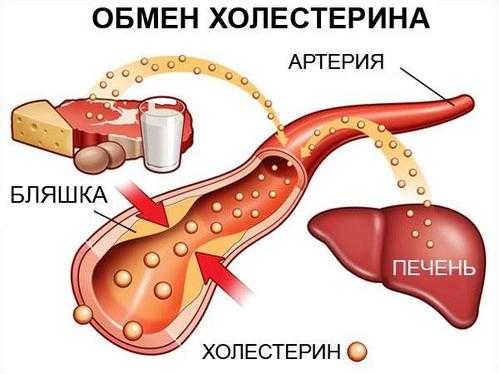
Когда легкий холестерин попадает в кровь, он может оседать на стенках сосудов, тем самым просвет в артериях начинает сужаться, а затем происходит полная закупорка сосуда. Когда забыты сосуды холестерином, он не может пропускать кровь, а это значит, что один из органов просто не получит достаточное количество крови и его функциональность снизится.
Чего мы еще не знаем?
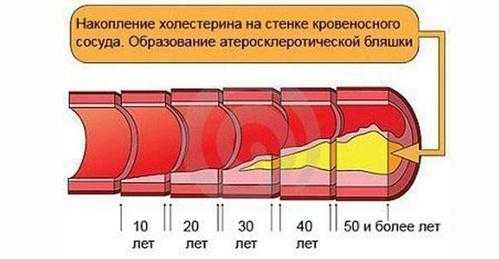
Выше мы уже рассказали о том, что холестерин образовывает бляшки на стенках артерий и сосудов, когда отложения становятся слишком большими, они могут полностью закупорить сосуд, или же его проходимость будет минимальной. В этот момент к различным органам в организме начинает поступать меньше крови, в основном это бывает в печени, почках, головном мозге и сердце. Не редко от бляшки может оторваться тромб, симптома у данного заболевания нет, зато этот сгусток закупоривает сосуд полностью, что ведет к прекращению циркуляции крови и кислорода в органе, и его остановке. Когда тромб отрывается недалеко от сердца, он может по сосуду дойти до сердечной мышцы, что вызовет почти мгновенную смерть пациента.
Когда тромб перекрывает сосуды, которые питают головной мозг, это сразу же приводит к инсульту, именно у мужчин чаще всего наблюдается проявление инфарктов и инсультов по той причине, что сосуды были перекрыты бляшками из плохого холестерина. Кроме этого, если повышенный холестерин не контролировать, это может спровоцировать развитие атеросклероза, все эти заболевания считаются самыми смертельными, так как именно у них одна из самых высоких смертностей по статистике по всему миру, по этой причине врачи рекомендуют хотя бы каждые пол года узнавать уровень своего холестерина в крови.

Сегодня в лабораториях можно не просто узнать норму своего холестерина в крови, но еще и сделать более развернутый анализ, если общий анализ покажет норму, то делать повторную сдачу не придется. В том случае, когда у пациента норма значительно превышена, врач назначает развернутый анализ, где будет показано количество вредного и полезного вещества в крови.
Доктора очень рекомендуют мужчинам уже после двадцати лет сдавать данный анализ раз в год, а в более старшем возрасте лучше проводить обследование не менее одного раза за шесть месяц. Когда у молодого человека имеется генетическая предрасположенность к повышению данного компонента в крови, очень важно делать анализы постоянно, чтобы отслеживать состояние здоровья и вовремя начать процесс лечения.
У мужчин после тридцати лет, норма холестерина не должна быть выше 6,5 ммоль на литр крови, если показатели будут больше, то холестерин считается завышенным, в этом случае врач может назначить определенное лечение для понижения данного показателя. С каждым годом норма холестерина может повышаться, уже после шестидесяти лет нормой считается показатель от 4,06 до 7,19 ммоль на литр, данный показатель немного выше того, что является нормой для более молодых людей.
По каким причинам может повыситься холестерин?
Достаточно часто с возрастом у мужчин в крови происходит значительное повышение холестерина, по этой причине врачи очень рекомендуют начинать отслеживать анализ данного вещества уже после двадцати лет, особенно в том случае, если молодой человек имеет генетическую предрасположенность к такому заболеванию. Безусловно, гены могут играть не малое значение в здоровье мужчины, но есть и множество посторонних факторов, которые сказываются негативно на количестве холестерина в крови. В большинстве случаев молодому человеку достаточно сменить рацион и ритм жизни, чтобы нормализовать данный компонент в крови.
Повышение холестерина происходит по разным причинам, но в основном это неправильное и вредное питание, недостаток физической нагрузки, наличие лишнего веса, имеющиеся вредные привычки, а также на холестерин влияет уровень жизни и недостаток определенного гормона, вырабатываемого щитовидной железой. Но и это еще не все, ведь в группу риска можно отнести тех мужчин, которым уже исполнилось сорок лет, в этом возрасте делать анализ крови необходимо не меньше двух раз за год.
Рацион играет самую важную роль в поддержании нормального уровня данного вещества в крови мужчины, если молодой человек часто употребляет в пищу яйца, различные молочные продукты и твердые сыры, а также жирное мясо, это может спровоцировать повышение вредного холестерина в крови, так как все эти продукты содержат данное вещество в большом количестве. Особенно опасно кушать продукты, в которые могут входить искусственные жиры, они также содержат в себе много вредного холестерина, что повышает его уровень в крови пациента.
Лучше всего уже после тридцати лет обратить внимание на качество употребляемых в пищу продуктов, вредная еда способствует набору лишнего веса, что также может негативно сказаться на здоровье человека. Лишние килограммы приводят к развитию заболеваний сердца и сосудов, также холестерин может повлиять на работу печени и желудка. Не менее важно больше времени проводить за занятием спортом, малоактивный образ жизни может повысить холестерин в крови, а кроме этого вызывает другие мужские заболевания.
Большую опасность в себе несут и вредные привычки, курение и алкоголь сами по себе являются очень опасными, но для мужчин после сорока они строго противопоказаны. Данные привычки не просто ведут к повышению холестерина, они оказывают негативное воздействие на работу мозга и сердца, после употребления алкоголя, значительно повышается артериальное давление, что негативно сказывается на работе всего организма. Мужчины намного чаще страдают от заболеваний, которые вызваны повышенным холестерином, так как не всегда могут самостоятельно следить за своим рационом, так как много работают и имеют напряженный график, а также у молодых людей часто достаточно напряженный ритм жизни, в котором нет времени на обследования.
Как холестерин связан с заболеваниями
Если рассмотреть статистику, то можно заметить, что мужчины страдают от инсультов и инфарктов намного чаще, чем женщины, это обычно связано с повышением вредного холестерина в крови. Но не редко встречаются и такие случаи, когда инфаркт случается у пациента, в крови которого абсолютно нормальный уровень холестерина. Как говорят врачи, повышение данного вещества не всегда является причиной инфаркта, но не редко именно бляшки в сосудах провоцируют процесс возникновения заболевания.
Стоит знать, что полезный холестерин не только вырабатывается печенью, но его также можно получить из некоторых продуктов питания, например, он содержится в куриных яйцах, красном мясе, молоке, но при этом вещество с низкой плотностью всё же должно присутствовать в крови, так как без него организм не сможет полноценно функционировать. Если в организме не будет данного вредного вещества, то витамин Д просто не сможет синтезироваться, что приведет к плачевным последствиям. Также холестерин низкой плотности помогает вырабатываться некоторым гормонам, а если показатель будет не повышен, а понижен, у пациента замечается депрессивное состояние.
Причиной развития атеросклероза может стать именно повышение вредного вещества в крови человека, если холестерина много, и он не выводится из организма, это приводит к образованию бляшек на сосудах, так как компонент оседает на их стенках. Большая часть вредного холестерина поступает к нам в организм с пищей, по этой причине очень важно при повышении показателя, соблюдать строгую диету, исключив все вредные продукты, которые могут привести к повышению легкого холестерина в крови.
Как предотвратить повышение холестерина
Есть достаточно простые методы, которые помогут избежать повышения данного вещества в крови, но сразу стоит сказать, что полное исключение жиров из рациона не может понизить компонент в крови, так как печень сама начнет его вырабатывать. По этой причине так необходимо придерживаться специальной диеты, в рационе обязательно должны быть продукты, в которых содержится минимум углеводов. Из рациона полностью исключается майонез, различные полуфабрикаты и соусы, лучше отказаться от колбас и копченостей. Зато натуральные блюда станут невероятно полезными для организма, разрешена домашняя выпечка, но без добавления маргарина в нее.

На самом деле врачи полностью уверены, что правильно составленное питание поможет быстро понизить количество данного вещества в крови, нужно только немного постараться, чтобы привыкнуть к другому питанию. Но лечебная диетане может быть единственным методом в борьбе с повышением уровня вещества в крови, очень важно дополнить питание физическими нагрузками. Даже простая утренняя зарядка поможет снизить риск появления инфаркта или инсульта у мужчины любого возраста. Ну а малоактивный образ жизни приводит к повышению нормального веса, что только повышает риск развития заболеваний, спровоцированных повышением холестерина.
Если мужчина имеет какую-либо стадию ожирения, то первым делом необходимо избавиться от лишних килограммов, ну а делают это с помощью все тех же упражнений и правильно составленного рациона питания. От голодовки лучше отказаться, так как при повышенном холестерине этот метод будет малоэффективным, но при этом опасным для здоровья. Идеальным вариантом будет понизить количество потребляемых углеводов, которые быстро усваиваются, а также перестать употреблять пищу после шести вечера.
Как составить свой рацион
Правильное питание является главным залогом успеха, по этой причине очень важно составить ежедневный рацион питания правильно, есть определенная таблица, по которой создается меню на каждый день, для понижения холестерина в крови. В наше время рацион человека очень перенасыщен вредными компонентами, особенно негативно на здоровье печени сказываются быстрые углеводы и вредные жиры. Есть несколько правил, которые помогут легко понизить уровень «вредного» холестерина в крови человека.
За сутки человек должен потреблять в пищу белки,около пятнадцать процентов от рациона, не более тридцати пяти процентов полезных жиров, а также пятьдесят процентов сложных углеводов. В организм будут поступать ненасыщенные полезные жиры, они будут содержаться с нежирных сортах мяса и рыбки, также разрешено кушать молочные продукты с низким процентом жирности. Кроме этого в кровь должны поступать и насыщенные жиры, они присутствуют в сливочном масле, субпродуктах и печени. Если человек болен, то ему придутся исключить из своего рациона все насыщенные жиры, заменяя их более полезными.

Когда у мужчины повышен холестерин, ему советуют полностью исключить из рациона свиное мясо, все виды колбасных изделий, мясо любых водоплавающих птиц, а также отказаться от сдобных изделий. Хотя в яйцах и сыре имеются вредные вещества, способные повысить холестерин, врачи не рекомендуют полностью отказываться от этих продуктов, достаточно только немного ограничить их употребление в пищу. Блюда готовятся из любых видов постного мяса, подойдет крольчатина, телятина, индейка или филе курочки, молочные продукты используются только с пониженным процентом жирности. В рацион также включаются такие продукты, которые понижают количество вредного холестерина в крови.
Есть множество продуктов, которые помогают не только насытить организм витаминами, но еще и понизить количество вредного холестерина в крови, например, в рацион рекомендуется добавить больше цельных злаков, различных видов бобовых, полезными окажутся нежирные виды морской рыбки, все виды морепродуктов и морская капуска. Кроме этого разрешено употреблять в пищу оливковое масло, масло из косточек винограда, льняное масло. Соя и овес станут ценными источниками минералов, чеснок и зелень дополнят вкус блюд и сделают их более ароматными, разрешено добавить в меню красные виды винограда, немного облепихи, семечки льна, не менее полезным станет авокадо, клюква и малинка.
Если захочется сладкого, то черника и клубника помогут избавиться от желания скушать легкие углеводы, очень важно использовать в рационе как можно больше овощей и фруктов в свежем виде, особенно хорошо влияет на холестерин черноплодная рябина и гранат, а также белокочанная капуста. Пить рекомендуется чистую воду и зеленый чай, а вот от черного крепкого чая и кофе лучше отказаться на некоторое время.

Повысить уровень хорошего холестерина помогут другие группы продуктов, очень важно, чтобы в меню мужчины присутствовали продукты, богатые жирами Омега-3, а также ингредиенты должны содержать такие ценные витамины, как В3, витамин С и Е. В этом поможет льняное масло, пользу принесут сушеные грибы, различные виды круп, морковка, хлеб из муки грубого помола, масло из миндаля, льна или оливок, обращают внимание на орешки, цитрусовые виды фруктов, перчик болгарский и различные виды ягод.
Рекомендуем: Диета и правильное питание для очищения печени
Из данных продуктов можно составить отличный рацион на несколько недель лечения, но лучше всего придерживаться правильного питания постоянно, чтобы в итоге холестерин не начал превышать свои показатели снова. Правильная еда и постоянные физические нагрузки не только понизят вредное вещество в крови, но еще и помогут предотвратить развитие сердечных и сосудистых заболеваний.
moy-znahar.ru
лечение и причины высокого уровня, последствия, признаки
Холестерин в организме человека выполняет чрезвычайно важную роль. В первую очередь он является уникальным и незаменимым компонентов мембраны клетки, а также является своеобразной средой для синтезирования в организме стероидных гормонов. В норме холестерин содержится в диапазоне от 3,8 до 5,2 ммоль/л. Повышенный холестерин у мужчин может стать свидетельством нарушение в работе организма, поэтому свой уровень не только нужно знать, но еще и контролировать.
Причины
Долгое время ученые считали, что повышенный холестерин в крови является следствием неправильного пищевого режима, поэтому при запредельном уровне советовали мужчинам снизить потребление жиров и пересмотреть свой рацион в целом. Последние исследования позволяют говорить о дополнительных, не менее веских причинах, приводящих к повышению уровня холестерина.
Как показывают исследования, в организме человека лишь 20% холестерина составляет тот, который поступает с пищей. Остальной объем вещества синтезируется организмом самостоятельно. Поэтому и причины повышения холестерина можно условно подразделить на внешние и внутренние.
Экзогенные, т. е. внутренний причины, действительно связаны преимущественно с продуктами питания, которые могут повысить холестерин. В организм холестерин попадает вместе с молочными продуктами, мясом, жирами, содержится он и в яичных желтках. Для того чтобы уровень вещества не превышал допустимые показатели, не столько важна пища, которую потребляет человек, сколько сбалансированность рациона.
Поднять уровень липидов в организме мужчины может не только избыток жирной пищи, но и недостаток жиров. Анализ крови на холестерин показывает, что его уровень превышен у тех мужчин, которые голодают, придерживаются диетического питания и в значительной мере исключают жиры из своего рациона.
Эндогенные причины высокого холестерина связаны преимущественно с нарушением механизмов синтезирования вещества. Увеличение показателей возникает по следующим причинам:
- заболевания печени, например, цирроз, гепатит – токсический или алкогольный;
- нарушение углеводного обмена, непереносимость фруктозы и галактозы, сахарный диабет обеих типов;
- дисфункция гипофиза;
- почечная недостаточность;
- стресс;
- ожирение;
- прием медикаментов, влияющих на гормональный фон;
- преклонный возраст;
- предрасположенность к повышенному холестерину.
Повышение уровня липидов происходит двумя путями – посредством нарушения метаболических процессов и при сбое в гормональной системе, регулирующей обмен веществ. Например, сахарный диабет у мужчин провоцирует недостаток энергии для гепатоцитов, что провоцирует распад жировой ткани, а в результате этого нарушается холестерин активно производится организмом из свободных жирных кислот.
Стрессовое состояние, в котором находится мужчина, провоцирует повышенный выброс в кровь адреналина и гормона стресса кортизола. Эти вещества являются своеобразными стимуляторами для распада жировой ткани и начала процесса появления в организме холестерина.
Для мужчин старше сорока лет причина повышения липидов может быть в падении уровня половых гормонов, в частности тестостерона. А в связи с ухудшением экологии, высокой заболеваемостью, пониженной стрессоустойчивостью у некоторых мужчин повышенный холестерин отмечается даже в 30 лет.
Осложнения
При повышении уровня холестерина мужчина должен обязательно выяснить, почему именно отклонился этот показатель от нормы. Уже при цифре более 6 ммоль/л можно обращаться к доктору, который даст направление на полное обследование организма. После выяснения причины необходимо приступать к ее устранению, ведь повышение уровня холестерина чревато для организма серьезными нарушениями.
ВАЖНО! Последствия повышенного холестерина у мужчин могут в конечном итоге привести даже к летальному исходу, поэтому важно вовремя диагностировать проблему и принять все меры к ее устранению.
Характер помощи, которая будет оказана пациенту, в первую очередь зависит от выясненной причины. Например, при неправильном пищевом рационе пациенту необходимо корректировать уровень поступления вещества извне. Если же холестерин является демонстрацией, симптомом какого-то заболевания, то понизить его уровень можно лишь при устранении первопричины.
Повышение липидов неизбежно приводит к сосудистым патологиям, ведь холестерин откладывается на стенках кровеносных сосудов. Он опасен рядом серьезных нарушений:
- ишемическую болезнь сердца;
- печеночную недостаточность;
- инфаркт миокарда в результате обтурации протока и прекращения доступа крови к сердечной мышце;
- вторичную артериальную гипертензию;
- проблемы с функционированием почек;
- тромбоз крупных сосудов, что грозит не только тромбоэмболией, но и развитием серьезных заболеваний – тромбофлебита, варикозного расширения вен;
- недостаточность церебрального кровоснабжения.
Происходят такие нарушения по причине закупоривания просвет артерии холестериновыми отложениями, которые накапливаются на стенках, нарастают вовнутрь и перекрывают отверстие, уменьшая ток крови. При этом создает существенный дефицит кровообращения в тканях.
Осложнения от повышенного уровня липидов наступают внезапно и из-за острого нарушения работы органа у мужчин начинаются необратимые процессы. В ряде случаев больным требуется неотложная помощь – от скорости ее оказания зависит сохранение жизни больному.
Механизм развития
В развитии патогенеза ключевую роль играет неправильное распределение питательных веществ в организме мужчины. Жиры переносятся специальными клетками – липопротеинами. Происходит этот потому, что сами жиры не растворяются в воде и в крови не могут находиться в свободном виде, им обязательно нужен транспорт.
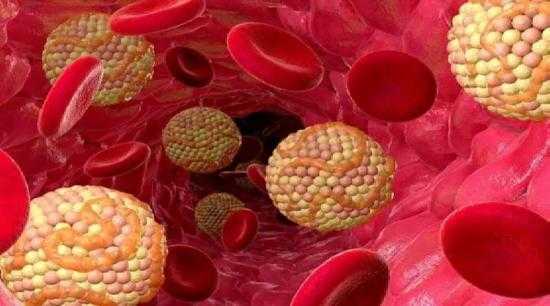
В крови жиры транспортируются при помощи липопротеинов.
Переносом жиров занимаются различные виды липопротеинов в организме:
- хиломикроны – эти вещества переносят поступающие в организм жиры из кишечника в печень;
- липопротеины очень низкой плотности забирают жиры в печени и переносят в различные другие места, где жиры участвуют в биохимических процессах;
- липопротеины низкой плотности выполняют практически те же самые функции, что и предыдущая фракция, но при повышении их уровня в организме человека может развиться атеросклероз. ЛПНП и ЛПОНП называются атерогенными фракциями;
- липопротеины высокой плотности – способствуют удалению избыточного количества жиров и переносят их обратно в печень.
При повышении в организме атерогенных фракций белков, транспортирующих жиры, и происходит развитие атеросклероза. При этом заболевании у мужчин создаются ситуации, которые грозят не просто ухудшением здоровья, а могут спровоцировать и летальный исход.
Единственным спасением может стать существенный уровень в организме липопротеинов высокой плотности, которые возвращают в депо неиспользованный холестерин и его уровень в крови не повышается, а следовательно – он не откладывается и на стенках сосудов. В таком случае заболевание может протекать либо в легкой форме, либо с минимальными симптомами для больного.
ВАЖНО! Повышение холестерина в организме у мужчин приводит к нарушению гормонального баланса.
При этом уровень мужского гормона тестостерона отклоняется от нормы, это провоцирует нарушение метаболических процессов и запуск патологий мочеполовой системы – эректильной дисфункции, гиперплазии предстательной железы.
Осложнения от повышенного уровня жиров наступают внезапно и из-за острого нарушения работы органа у мужчин начинаются необратимые процессы. В ряде случаев больным требуется неотложная помощь – от скорости ее оказания зависит сохранение жизни больному.
Симптомы
Аномально высокий уровень холестерина увидеть нельзя, поскольку для получения достоверных результатов необходимо сдать анализ крови – тогда цифры выше нормы и прояснят ситуацию. Тем не менее организм мужчины и сам будет подсказывать пациенту о высоком холестерине. Если знать, каковы признаки повышенного холестерина у мужчин, можно своевременно предотвратить дальнейшее обострение ситуации.
Обычно появление симптомов повышенного холестерина уже говорит об определенных осложнениях для здоровья, которые спровоцировал этот факт. У пациентов с генетической предрасположенностью к накоплению холестерина в организме признаки появляются раньше. У мужчин отмечаются следующие симптомы:
- ксантомы – в местах слабого развития подкожно-жировой клетчатки можно заметить появившиеся у мужчин узловатые новообразования, заполненные внутри холестеролом;
- ксантелазмы – это холестериновые отложения, которые можно увидеть на веках, в уголках глаз, под глазами, внешне представляют собой твердые островки желтого цвета, слегка выпуклые, наполненные жировым содержимым;
- липоидная дуга – такое название получили желтые пятна на склерах, обычно у молодых людей они свидетельствуют о проблемах с холестерином, а у мужчины старше 50 лет говорят о дистрофических явлениях в роговице, старении.
Развитие осложнений патологии уже приносит и дискомфортные ощущения, а не только косметическую проблему. При недостатке кровообращения появляется боль в конечностях, боль в сердце, расстройство зрения. Симптомы нарушения кровообращения из-за закупорки сосудов довольно разнообразны и во многом зависят от локализации.
Из-за повышенного холестерина у мужчин происходит угнетение продуцирования мужских гормонов, что проявляется ожирением по женскому типу – жировые отложения появляются в области бедер. На теле выпадают волосы, снижается половое влечение, а в сексуальных отношениях наблюдаются трудности.
Диагностика
В диагностике заболевания ведущую роль играет анализ крови. Показатель определяется в лаборатории любой поликлиники либо в лабораторно-диагностическом центре. Биоматериалом служит не менее 5 мл венозной крови. За 12 часов до сдачи крови есть ничего нельзя.
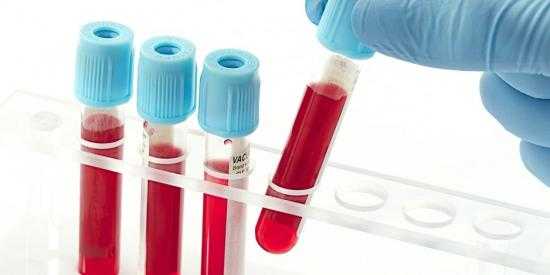
Узнать уровень холестерина поможет биохимический анализ крови.
Расшифровкой результатов занимается лечащий врач, но в некоторых лабораториях уже ставятся пометки, выходит холестерин за допустимые границы или нет. Мужчинам, как и женщинам, определяется три вида холестерина:
- общий уровень холестерина в крови;
- липопротеины низкой плотности;
- липопротеины высокой плотности.
Уровень липидов меняется в зависимости от возраста. Например, у пациентов мужского пола возрастом 15–20 лет нормой общего холестерина считается показатель 2,91–5,10 ммоль/л. А вот в зрелом возрасте у мужчин 35–40 лет уровень изменяется – норма для них становится 3,63–6,99 ммоль/л. Самый высший допустимый уровень холестерина – 7,17 ммоль/л для мужчин 50–55 л. Более пятидесяти процентов из общего холестерина занимают липопротеины низкой плотности, а оставшуюся часть – липопротеины высокой плотности.
Лечение
Повышенный холестерин надо обязательно привести в норму, в противном случае появятся те осложнения, о которых указывалось выше. Терапия должна быть в первую очередь направлена на устранение причины гиперхолестеринемии, а также на предупреждение возможных осложнений.
СПРАВКА! Пациенту рекомендованы медикаментозные препараты, диетическое питание, физиотерапевтические процедуры.
Медикаментозное лечение в первую очередь связано с назначением препаратов для угнетения синтеза холестерина в печени. Врачи рекомендуют мужчине принимать:
- Правастатин;
- Аторваститн;
- Флувастатин;
- Ловастатин.
Вторая группа препаратов – это лекарства, препятствующие усвоению холестерина в пищеварительном тракте. Для лечения можно принимать Инеджи и Эзетрол.
При накоплении большого количества липидов в крови и необходимости нормализации его уровня прибегают к экстракорпоральным методикам очищения крови. Больным показана:
- плазмосорбция;
- иммуносорбция;
- гемосорбция.
Процедуры сорбции состоят в проведении очищения крови при помощи фильтров. Из одной вены кровь выкачивается, проходит через сорбент, и сразу же поступает в другую вену. В результате этого можно существенно понизить уровень холестерина в крови. Что делать при высоком холестерине – назначить процедуру сорбции, таблетки или диетическое питание – решает доктор.
Кроме процедур медицинского характера, пациентам рекомендовано пройти общее оздоровление. Мужчинам с большой массой тела рекомендовано похудение. Необходимо отказать от курения и алкогольных напитков, добавить ежедневные физические нагрузки для тела. Актуальным вопросом остается отсутствие стресса.
Пациентам с повышенным уровнем холестерина рекомендовано распределить все продукты питания на три группы:
- рекомендованные;
- продукты с ограниченным потреблением;
- строго запрещенные.
К первой группе рекомендованных продуктов относятся цельнозерновой хлеб, макароны и каши. Разрешены овощные супы. Молочные продукты и сыр можно употреблять только при условии низкой жирности продуктов. В яйцах предпочтение отдается белку, желток по возможности убирают. Разрешена любая рыба, а также устрицы и морские гребешки. Среди мяса предпочтительнее выбирать нежирную индейку, курицу, кролика и телятину.

При склонности к повышению холестерина диету нужно соблюдать постоянно.
Разрешены также любые овощи – свежие и мороженые. Среди масел лучше всего выбирать растительное, соевое и оливковое. Можно кушать миндаль, грецкие орехи. Десерты во многом ограничиваются, но разрешены натуральные соки без добавления сахара, морс и фруктовое мороженое. В меру разрешены специи.
Среди продуктов с ограниченным потреблением можно назвать яйца с желтком, муку тонкого помола и хлеб из нее, жирные молочные продукты, печень, ветчину, говядину, растительные спреды, жареный картофель, фисташки и арахис, выпечка с кондитерским кремом, мороженое, в умеренном количестве алкоголь.
Мужчинам с высоким уровнем холестерина врачи полностью запрещают сдобную выпечку, крепкие мясные бульоны, цельное молоко и сливки из-за высокой жирности продуктов, яичницу на сале, жареное мясо, жирные сорта мяса, маргарин, свиное сало, сладкую выпечку, кофе со сливками или шоколадом.
Диета крайне важна для пациентов, поскольку таблетированные препараты, мешающие всасыванию жиров, имеют негативные побочные эффекты – гиповитаминоз, приводят к дефициту кальция, запорам и расстройствам пищеварения. Принимать долгое время такие таблетки нельзя, поэтому врачи и настаивают на правильном питании.
Самое важное
Повышенный уровень холестерина у мужчин является серьезным нарушением и представляет угрозу для здоровья. Среди негативных последствий гиперхолестеринемии отмечают нарушения обменных процессов, тромбоз сосудов, гипертония, почечная недостаточность.
Лечение повышенного холестерина проводится консервативным способом. Пациентам рекомендуют таблетки для понижения уровня холестерина, назначают диету. Возможно единоразовое очищение крови путем сорбции. В дальнейшем мужчины должны отказаться от вредных привычек, скорректировать меню и следить за уровнем холестерина в крови.
restavracia24.ru
причины и лечение высокого уровня, симптомы, последствия
Холестерин – это вещество, которое играет одну из важных ролей в организме человека. При достаточном содержании холестерина в крови обмен веществ поддерживается на нормальном уровне. Повышенный холестерин у мужчин является неблагоприятным фактором.
Большой процент вещества в крови способствует развитию сердечно-сосудистых патологий и становится причиной инсульта и инфаркта. Особенно подвержены повышению холестерина в сыворотке крови мужчины после 30 лет. Для контролирования уровня холестерина следует периодически сдавать специальные анализы в лаборатории.
Причины
Повышенный холестерин в крови у мужчин, что может свидетельствовать о патологии? К наиболее распространённым причинам высокого холестерина стоит отнести:
- неправильное питание;
- гиподинамию;
- наличие вредных привычек;
- ожирение;
- сердечно-сосудистые патологии.
Почему повышается уровень вещества в крови? Вызвать повышение холестерола в крови также может атеросклероз, при котором стенки сосудов уплотняются, их эластичность уменьшается, диаметр просветов сосудов становится уже. Вследствие этого нарушается снабжение кровью органов.
Важно! Люди с большим весом входят в группу риска.
Симптомы и признаки
Какая симптоматика свидетельствует о повышенном холестерине? К сожалению, внешне повышение холестерола определить сложно. К основным симптомам заболевания стоит отнести наличие:
- стенокардии;
- проблем со стулом;
- систематической сонливости;
- быстрой утомляемости;
- отсутствия аппетита;
- повышенного давления;
- неприятных ощущений в области печени;
- повышенной нервозности;
- частых мигреней и головных болей;
- сердечных болей;
- болезненности в нижних конечностях при передвижении;
- ксантом (жировых накоплений под кожным покровом).
При повышении холестерина следует полностью пересмотреть свой образ жизни и рацион
Чаще всего ксантомы располагаются в области век. Остальные симптомы могут также свидетельствовать и о развитии иных патологий. Появление ранней седины у мужчин тоже относится к симптоматике повышенного холестерина в крови.
Седые волосы появляются вследствие атеросклеротических изменений в капиллярах волосяных луковиц. Поэтому, если седые волосы наблюдаются на голове молодого мужчины, это должно стать причиной для проверки уровня холестерина.
Читайте также:
Диета при высоком уровне холестерола
При повышении холестерина специалисты рекомендуют снизить общую калорийность суточного рациона, а именно: свести к минимуму жиры животного происхождения в рационе. Мясные блюда заменяются рыбными, а животный жир — растительным, включать в меню свежие овощи и фрукты. Желательно отдавать предпочтение сезонным фруктам.
Следует завтракать гречневой, рисовой или овсяной кашей, исключить из рациона жирные и жареные блюда, что даст возможность понизить ЛПНП (липопротеины низкой плотности), граничить употребление соли и сахара, разнообразить меню продуктами с высоким содержанием клетчатки, исключить из рациона фаст-фуды, содержащие насыщенные и транс-жиры.
Готовить пищу надо только на пару, запекать её в духовке или тушить. Питание должно быть дробным. Это важное условие терапии. Диета способствует очищению сосудов, сокращению уровня плохого холестерина. Специалисты советуют питаться:
- макаронами из твёрдых сортов пшеницы, выпечкой из муки грубого помола;
- куриным филе, крольчатиной, индюшатиной, телятиной;
- подсолнечным и оливковым маслом;
- морской рыбой, устрицами и морскими гребешками;
- яйцами, обезжиренным молоком, творожной массой, простоквашей и нежирным кефиром;
- нежирными сырами;
- овощными супами;
- рыбными супами;
- свежими овощными и фруктовыми нарезками;
- бобовыми;
- фруктовым мороженым;
- нежирным пудингом, овсяным печеньем и орехами;
- водой, морсом, свежевыжатыми соками без сахара.
При повышении холестерина следует исключить потребление продуктов, способствующих повышению вещества:
- сала, смальца, сливочного и пальмового масла;
- сдобы, макаронных изделий из мягкого сорта пшеницы;
- утиного, гусиного и свиного мяса, которое быстро может повысить уровень органического жироподобного соединения в крови;
- субпродуктов, колбас и паштетов;
- жареной рыбы, кальмаров, икры, осьминогов, креветок;
- яичницы, сметаны, сливок, сгущённого молока, плавленого сыра;
- мясных бульонов;
- кремов, жирного мороженого, кокосов;
- какао и кофейных напитков с добавлением сливок;
- майонеза и жирных соусов.
Лечение высокого уровня холестерола в крови без соблюдения диеты малоэффективно
Диагностирование и лечение
Как определить, повысился ли уровень холестерола? Для определения уровня холестерина важно каждые 9-10 месяцев сдавать кровь для прохождения расширенного биологического исследования крови – липидной триады. Благодаря анализу можно определить процент содержания хорошего и плохого холестерина.
Наличие высокого холестерола не всегда становится причиной хронического нарушения обмена веществ. В некоторых случаях показатель вещества возникает на фоне приёма медикаментозных средств: кортизона, тиазидных мочегонных препаратов, ретиноидов (для лечения акне).
Что делать при повышении жироподобного вещества в крови? Чтобы предотвратить развитие серьёзных осложнений, необходимо следить за уровнем холестерола в крови и при необходимости своевременно лечить любое отклонение от нормы. Терапевтические методы гиперхолестеринемии направлены на устранение первопричин данного состояния. Кроме того, с их помощью можно предотвратить развитие осложнений.
Больному назначаются медикаменты, диетическое питание и курс физиотерапевтических процедур. Медикаментозная терапия опасного недуга мужского пола после 20-30 лет заключается в приёме:
- Статинов – препаратов, угнетающих синтез холестерола в печени. Наиболее эффективны статины по типу Аторвастатина, Правастатина, Ловастатина, Флувастатина, Розувастатина, Питавастатина.
- Медикаментов, препятствующих всасыванию холестерина в кишечник. Наиболее эффективны такие средства, как Эзетрол, Инеджи.
- Секвестрантов желчных кислот – группы лекарственных средств, способных связывать жёлчную кислоту в кишечнике и выводить её из организма. Жёлчные кислоты – продукты обмена жиров и холестерина, поэтому после того, как кислота покинет организм, уровень холестерола в крови резко снизится. Секвестранты могут стать причиной появления запора и желудочно-кишечного расстройства. Наиболее эффективные секвестранты: Колестирамин, Колестипол, Колекстран, Колезевелам, Хьюаровая смола.
- Фибратов – производных фибриновой кислоты, снижающих уровень триглицеридов в крови, способствующих повышению процента липопротеинов высокой плотности. На фоне приёма фибратов могут возникнуть проблемы в работе печени, ослабиться половое влечение, развиться аритмия, усилиться аппетит. Наиболее эффективные фибраты: Безамидин, Липанор, Лопид, Атромид, Мисклерон, Гевилон, Нормолит, Атромидин, Безалип, Липантил, Трайкор и т. д.
- Никотиновой кислоты – витамин группы В, содержащийся в продуктах питания. Курс терапии никотиновой кислотой может быть назначен в случае повышения уровня липопротеинов низкой плотности. Вследствие блокирования спонтанного липолиза (выхода жиров из подкожной клетчатки в кровь) процент ЛПНП начинает уменьшаться, а ЛПВП (липопротеины высокой плотности) напротив повышаться. Никотиновая кислота способствует подавлению синтеза холестерола в печени. Кроме того, ниацин обладает сосудорасширяющим эффектом. Приём ниацина способствует обратному развитию холестериновой бляшки, снижению уровня сахара в крови. Никотиновая кислота повышает использование в организме растительных белков, нормализует секреторную и двигательную функцию желудка, улучшает секрецию и состав сока поджелудочной железы, нормализует работу печени.
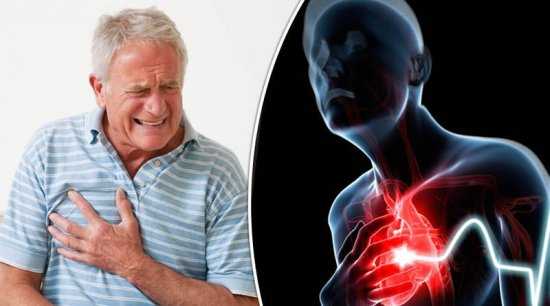
Высокий холестерол приводит к сердечно-сосудистым недугам
Чтобы корректировать липидный состав крови, в наиболее сложной ситуации можно использовать экстракорпоральный способ очищения крови: плазмосорбцию, гемосорбцию, иммуносорбцию липопротеинов. В ходе процедуры кровь больного мужчины извлекается из вены и очищается специальными фильтрами.
Очищенная кровь в то же время поступает в другую вену с помощью катетера. В данном случае повышенный холестерол убирается быстро. Какой именно способ терапии выбрать, должен решать лечащий врач. Недопустимо заниматься самолечением и принимать медикаменты по совету знакомых!
Помимо проведения медицинских процедур лечащий врач должен провести коррекцию питания и провести беседу относительно важности избавления от лишних килограммов. Пациенту придётся полностью отказаться от табакокурения, распития спиртных напитков, чтобы избежать возникновения неприятных последствий.
Каждый день необходимо совершать пешие прогулки и заниматься спортом. Отлично подойдут аэробные нагрузки, плавание, бег или волейбол. Объём физической нагрузки, как и метод лечения, должен порекомендовать лечащий врач.
bezholesterina.com
о чем это говорит и что надо делать
Холестерин является очень важным веществом, врачи называют его липидом, то есть жиром, который входит в состав крови каждого человека. Холестерин очень нужен организму, так как помогает органам нормально работать, а также вещество дает возможность проходить процессам обмена веществ быстрее. Но почему бывает повышенный холестерин у мужчин в крови?
В этой статье мы узнаем больше о том, как отражается на здоровье повышенный холестерин у мужчин, о чем это говорит, и что надо делать в такой ситуации. Также стоит рассказать подробнее о нормах данного вещества в крови и переизбытке холестерина.
Почему холестерин так важен для мужского здоровья?
При его полном достатке мембраны клеток имеют хорошую проницаемость, что позволяет им в достаточной степени получать кислород и питательные вещества, когда холестерин завышен, клетки не получают необходимых компонентов для нормального развития. Также именно липиды помогают организму вырабатывать мужские гормоны, такие как эстроген и андроген, без них мужское здоровье молодого человека будет понижено.
Кроме этого, именно холестерин отвечает за выработку тех гормонов, которые должны вырабатываться надпочечниками в организме, когда липидный уровень превышает норму, гормоны выделяются в минимальном количестве. Таким образом получается, что повышение данного вещества может вызвать недостаток кортизола, кортикостерона и альдостерона, а все эти гормоны очень важны для полноценного функционирования организма мужчины.

Холестерин отвечает еще и за продукцию желчи, а недостаток или переизбыток желчи может негативно сказаться на здоровье человека, кроме этого стоит заметить, что липиды дают возможность переработать свет солнца в необходимый для организма витамин Д.
Не менее важную роль холестерин играет в обмене и усвоении таких витаминов, как А, Д, К и Е, при этом липиды дают возможность изолировать волокна нервной системы.
Каким бывает холестерин?
Высокий холестерин не всегда нужно понижать, для начала необходимо выяснить, каким именно бывает это вещество. Если вспомнить курс биологии из школы, то там подробно изучался хороший и плохой холестерин, именно повышение второго будет опасно для здоровья человека. Сегодня ученые выделяют три вида липидов, по этой причине мы поговорим подробнее о каждом из них, чтобы разобраться почему они необходимы, и могут ли они быть опасны, если их уровень в крови повысится.
В первую группу относят липиды низкой плотности, именно это и есть плохой холестерин, который может нанести вред здоровью, если в крови его будет выше нормы. При повышении уровня данного вещества, у мужчины повышается шанс заполучить какие-либо сердечные или сосудистые виды заболеваний, самым опасным из них является атеросклероз.
Ко второй группе стоит отнести липиды высокой плотности, также их называют хорошим холестерином, именно эти вещества помогают защитить сердечно-сосудистую систему от различных заболеваний. Данное вещество обладает другим эффектом, оно выводит из клеток вредный холестерин, перемещая его в печень, где липиды расщепляются и выводятся из организма.
Триглицериды – эти вещества также относят к холестерину, так как они присутствуют в составе крови каждого человека, а при взаимодействии с холестерином образовывают специальные жиры в крови. Попадают в организм такие вещества обычно с пищевыми видами жиров или поступают в кровь с легкими углеводами. Эти вещества накапливаются в отложениях жира организма, если человек не использует данный компонент для затраты энергии. Когда организму понадобится потратить энергетические запасы, триглицериды высвобождаются из клеток и преобразуются в энергию, данный процесс контролируется некоторыми видами гормонов в организме мужчины.
Нормальный показатель липидов в крови мужчины
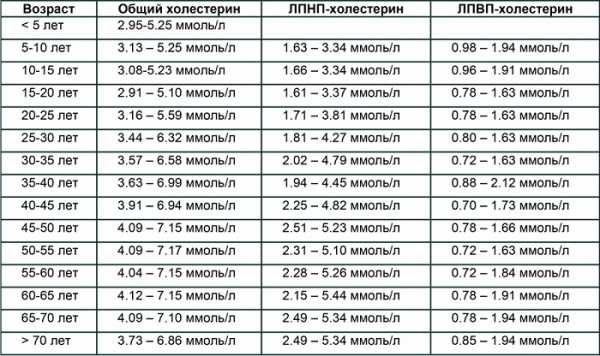
В каждом возрасте норма холестерина у мужчин будет различной, по этой причине стоит отметить, что уровень данного вещества может колебаться от 3,6 до 7,8 ммоль на литр крови. При этом последний показатель считается повышенным, что говорит о риске развития атеросклероза у мужчины.
В норме у молодого человека холестерин должен быть около 4,6 ммоль на литр, если же показатели повышаются от 5 до 6,4 ммоль на литр крови, это считается средней нормой вещества в крови. Когда анализ показывает, что холестерин в крови поднялся до уровня 7,8 ммоль, тут необходимо назначать комплексное лечение для снижения плохого холестерина, так как такая цифра считается очень высоким показателем холестерина в любом возрасте.
Болезни, провоцирующие повышение холестерина
Есть целый ряд заболеваний, которые могут привести к резкому повышению липидного уровня в крови человека, например, холестерин значительно повышается у тех людей, которые страдают от атеросклероза, так как при данном заболевании сосуды закупориваются бляшками. Также это вещество может быть повышено в том случае, если у пациента был обнаружен повышенный риск развития коронарного заболевания сердечной мышцы, это происходит при повреждении главной артерии, которая должна доставлять в сердце кислород и кровь.

[neutral title=””]Не редко липидный уровень повышается в том случае, когда у человека обнаруживают инфаркт миокарда, сердечная мышца погибает по той причине, что происходит блокировка артерии, и кровь с кислородом не могут поступать к сердцу для его нормального функционирования. Кровь к сердечному органу может поступать хуже, если у мужчины была обнаружена стенокардия, что также вызывает повышение уровня плохого холестерина в крови.[/neutral]
Некоторые другие виды заболеваний сердца и сосудов очень часто приводят к превышению показателей уровня липидов, особенно часто это происходит после мини-инсульта или инсульта, так как сгусток крови может заблокировать артерию или вену к головному мозгу, что вызывает недостаток кислорода и отмирание клеток органа.
Мужчинам необходимо помнить, что повышенный уровень данного вещества в крови может спровоцировать развитие тяжелых сердечных и сосудистых заболеваний, по этой причине доктора рекомендуют сдавать анализ крови на проверку липидного уровня хотя бы раз в год. При этом юношам после двадцати необходимо делать биохимический анализ раз за год, после тридцати данный анализ повторяют не менее двух раз в год, чтобы отслеживать уровень полезного и вредного вещества в крови.
Основные симптомы повышения липидного уровня у мужчин
К сожалению врачи не могут сказать о том, какими симптомами проявляет себя повышенный холестерин в крови, так как у данного заболевания просто нет видимых симптомов, но со временем может проявляться симптоматика, вызванная развитием определенных заболеваний из-за повышения холестерина. Например, если повышение липидов в крови вызывает стенокардию, то у пациента наблюдается значительное сужение коронарной артерии, доставляющей кровь и кислород к сердечной мышце.
При легких упражнениях возникает болезненность в ногах, не редко возникает инсульт, так как происходит разрыв кровеносных сосудов, из-за появившихся в крови сгустков. Также возникает разрыв бляшек, это приводит к тромбозам или даже сердечной недостаточности. Может возникнуть пожелтение кожи около глаза, что также свидетельствует об отложениях холестерина в крови мужчины.
По каким причинам может повышаться холестерин?
Не только различные заболевания становятся причиной повышения липидного уровня в крови у мужчины, так как даже образ жизни сильно влияет на здоровье человека. Например, часто наблюдается повышение холестерина у тех мужчин, которые едят много вредной еды, в составе которой имеется много жира, холестерина и транс-жиров. Также к повышению данного вещества в крови ведет наличие избыточного веса, недостаток движения и пассивный образ жизни, кроме этого на здоровье будет негативно влиять употребление алкогольных напитков и курение.
Как лечить повышение холестерина в крови
Есть несколько простых методов, как снизить повышенный уровень липидов, но стоит учитывать, что эти методы действуют в большинстве случаев при незначительно повышенном холестерине. Например, когда у мужчины обнаруживается повышение липидов, ему стоит изменить свой образ жизни полностью, для этого очень важно больше заниматься спортом, добавить к своему ежедневному меню такие полезные продукты, как овес, свежие овощи, полезные виды жиров, фрукты, а также исключить использование вредной и жирной пищи.

Также было доказано, что холестерин понижается в том случае, если человек уделяет спокойному сну не менее восьми часов за день. Необходимо больше внимания уделять своему весу, особенно если у мужчины наблюдается ожирение, в этом случае важно нормализовать вес, чтобы устранить повышенный уровень липидов.
На холестерин положительно влияет здоровый образ жизни, поэтому стоит отказаться от курения и алкогольных напитков, чтобы восстановить свое здоровье, это особенно касается мужчин после тридцати лет. Если же случай достаточно тяжелый и холестерин повышен сильно, то может понадобиться лечение при помощи медикаментов.
Какого питания лучше придерживаться?
Многим известно, что повышенный холестерин в крови может стать главным фактором развития атеросклероза у мужчины, именно по этой причине врач первым делом назначает строгую диету, которая поможет значительно снизить уровень вредного вещества в крови человека.
[neutral title=””]Очень важно первым делом полностью убрать из меню те продукты, которые могут повысить уровень холестерина, как говорят врачи, здоровому человеку за сутки необходимо вместе с пищей употребить до двухсот пятидесяти миллиграммов этого вещества, во время диеты же данное количество снижается до ста миллиграммов холестерина за сутки.[/neutral]
Какие продукты придется исключить?
Есть целый список продуктов, в которых данного вещества содержится достаточно большое количество, по этой причине врачи рекомендуют исключить эти ингредиенты из своего рациона или ограничить их использование в ежедневном меню. Для начала полностью исключается жирное мясо, то есть под запретом остается говядина и свинина, особенно это касается грудинки и ребер, это те места, где в мясе содержится много жирного сала. Свиное филе также окажется под запретом, также как любые виды субпродуктов, лучше отказаться от употребления в пищу копченых и колбасных изделий, на пользу не пойдет сало и консервы, придется отказаться от сосисок и вареной колбасы в меню.

Рекомендуется отказаться от белого жирного мяса, по этой причине из рациона исключают гусиное и утиное мясо, также уменьшают употребление куриных яиц, стоит устранить из меню выпечку на маргарине, а также убрать масло с большим количеством жира, все виды сыров, сметану и йогурт. Полуфабрикаты, промышленная выпечка, а также сладкие десерты и быстрое питание только увеличат количество холестерина в крови и ухудшат состояние человека, по этой причине от них также стоит отказаться.
Какие продукты помогают понизить холестерин?
Так как есть группа вредных продуктов, которые повышают данное вещество в крови, также существуют и полезные виды продуктов, они способствуют снижению вредного холестерина. Ниже мы подробнее рассмотрим каждый из продуктов, стоит помнить, что эти ингредиенты необходимо включить в свой ежедневный рацион питания.
Особенного внимания заслуживает жирная рыба, можно кушать любые жирные сорта, так как в них особенно много полиненасыщенных кислот, которые способствуют уменьшению количества вредного вещества в крови человека, кроме того именно рыба богата такими веществами, как фосфор, селен, фтор и калий, а также другие необходимые организму вещества. Орехи оказывают не менее положительное влияние на состав крови, они все без исключения помогают понизить уровень липидов в крови, тем самым улучшая стояние больного.

Чеснок можно отнести к группе тех ингредиентов, которые положительно сказываются на работе организма человека, а также в составе острого овоща имеется аллиин, именно он способствует очищению сосудов от холестериновый бляшек, что предупреждает развитие различных сердечных заболеваний. Особенно важно кушать больше настоящих помидоров, в них содержатся те вещества, которые помогают расщепить холестерин в крови, тем самым предупреждая закупорку сосудов. Морковь и яблоки относят к полезным видам продуктов, которые положено употреблять в пищу в больших количествах при первых симптомах повышенного холестерина, они не только полезны для организма в целом, но еще и помогают понизить уровень вредного холестерина на двадцать процентов.
Все виды соевых продуктов будут невероятны полезны мужчинам, у которых имеется повышенный холестерин в крови, так как соя помогает изменять плохой холестерин, делая его хорошим, то есть понижает процент вредного вещества в организме пациента. Также стоит обратить внимание на те продукты, которые богаты клетчаткой, это могут быть любые овощи и фрукты, а также бобовые и цитрусовые, они помогут понизить уровень холестерина, а также к рациону добавляют диетическое масло из оливок.
Стоит использовать в меню любую молочную продукцию, которая имеет низкий процент жирности, в ней нет лишнего холестерина, зато имеется множество полезных элементов для организма. Из мяса стоит использовать отварное филе курицы, кролика, телятину или индейку, данные виды мяса считаются диетическими, и не могут вызвать повышение холестерина в крови, также стоит помнить, что куриные яйца не находятся под полным запретом, но более двух штук за неделю съедать не рекомендовано.
Доктора очень рекомендуют молодым людям соблюдать не только строгую диету, но и привыкнуть к распорядку дня, например, не стоит пропускать завтрак, кофе и крепкий чай лучше заменить полезными соками из фруктов.

[neutral title=””]Также не стоит для завтрака использовать жареные и слишком сытные блюда, зато цельнозерновые каши будут идеальным решением. Приемы пищи рекомендовано проводить в одно время, утром очень важно сделать легкую зарядку, а вечером пройтись пешком или позаниматься в тренажерном зале.[/neutral]
Не стоит заниматься самолечением, при первых признаках заболевания необходимо сдать биохимический анализ крови, а также посетить лечащего врача. Опытный доктор сможет определить уровень холестерина, а затем назначить необходимое лечение, в одном случае достаточно сменить образ жизни и питание, в другом придется использовать медикаменты для понижения данного вещества в крови.
sosud-ok.ru
Повышенный уровень холестерина в крови у мужчин
Повышенный уровень холестерина в крови (гиперхолестеринемия) у мужчин увеличивает риски сердечных приступов, болезней периферических артерий и инсульта. Повышенный холестерин у мужчин часто наблюдается уже в 20 лет и с возрастом его уровень только возрастает. В возрасте 45 – 50 лет и старше гиперхолестеринемия (иначе – гиперлипидемия) наблюдается почти у всех мужчин.
Причины повышенного холестерина у мужчин
Кроме наследственных причин, часто причинами повышенного холестерина в крови у мужчин становятся: малоподвижный образ жизни, неправильное питание и большая масса тела. Все вместе перечисленные причины холестерина образуют так называемый метаболический синдром. Сюда же можно отнести и злоупотреблением алкоголем. Спиртные напитки подавляют выработку (синтез) полезных липопротеинов высокой плотности, отвечающих за транспортировку питательных веществ в крови и освобождение кровеносных сосудов от условных «шлаков».
К сожалению, культура распития спиртных напитков в России (и странах ближнего зарубежья) является, можно сказать, укоренившейся. И даже не считая случаев «пятничного алкоголизма» сопровождается значительными рисками, как в области развития атеросклероза, так и в развитии заболеваний сердца, например, тахикардий. Это особенно заметно на следующий день после обильного распития алкоголя, когда отчетливо проступают сбои в ритме сердца (подробнее: о влиянии алкоголя на холестерин).
Что касается метаболического синдрома и малоподвижного образа жизни, то это, наряду с алкоголем, основная причина возникновения высокого уровня холестерина у мужчин, т.к. мужчины в современном обществе, поглощенные сидячей работой, зачастую двигаются существенно меньше женщин (см. также: чем опасен повышенный холестерин в крови у женщин).
Лечение повышенного уровня холестерина у мужчин
Функциональная медицина в лечении повышенного холестерина у мужчин делает ставку на изменение образа жизни: снижение количества потребляемых жиров и углеводов, увеличение физической нагрузки. Также программа лечения может подразумевать прием специализирвоанных медикаментозных средств (статинов) и – всегда – употребление продуктов, снижающих уровень холестерина в крови у мужчин (преимущественно клетчатка).
Для пациентов с кардиостимуляторами, стентами, а также после инсультов и инфарктов, при наличии атеросклеротических бляшек в сосудах кровеносной системы, высокий уровень холестерина опасен вдвойне. Холестерин имеет тенденцию накапливаться на внутренних стенках сосудов, провоцируя развитие атеросклероза и накопление атеросклеротических (холестериновых) бляшек (об опасности холестериновых бляшек).
Последствиями повышенного холестерина является накопление атеросклеротических бляшек. Мягкие («свежие») бляшки, отрываясь, могут образовывать кровяные сгустке (тромбы), которые закупоривают кровеносные сосуды, нарушая приток крови и питательных веществ с ней к тканям, внутренним органам, в том числе сердцу (инфаркт) и мозгу (инсульт). Атеросклероз коронарных сосудов (питающих мышцу сердца, миокард) ведет к стенокардии. Последняя проявляется болью и стеснением в груди, особенно во время или после физических нагрузок.
Питание при высоком холестерине у мужчин
Основными продуктами, снижающими холестерин в крови у мужчин являются фрукты, овощи, орехи. Они позволяют насытиться (орехи), заполнить желудок (любые фрукты, ягоды и овощи, за исключением откровенно «водянистых», таких как помидоры, огурцы, арбуз), подавляя чувство голода. К тому же растворимая клетчатка эффективно понижает уровень холестерина в крови, а нерастворимая – препятствует его всасыванию в пищеварительной системе вместе с пищей. Т.е. при прочих равных условиях, мясо безопаснее с растительным гарниром, чем без него.
Лечение повышенного холестерина в крови у мужчин направлено на достижение сразу двух целей:
Лечение холестериновых бляшек в артериях фокусируется на модифицируемых (т.е. которые могут быть изменены) факторах, таких как снижение индекса массы тела (риск для мужчин существенно повышается, если объем талии превышает 102 см – это легко отследить даже в домашних условиях), отказ от жирной и богатой быстрыми углеводами (такими как мучное и сладкое, хотя это в большей степени характерно для женщин) пищи, алкоголя, курения и избегание стрессов (на работе).
В зоне риска по части высокого уровня холестерина по не модифицируемым (не изменяемым) факторам оказываются мужчины в возрасте старше 45 – 47 лет, генетическая предрасположенность (например, случаи раннего – до 55 лет – атеросклероза среди ближайших родственников), не говоря уже про семейные гиперхолестеринемии.
Возможно, вас заинтересует:
aterhol.ru
Что делать при повышенном холестерине в крови
О повышенном уровне холестерина говорят, когда его концентрация превышает норму на треть. Для здоровых людей верхней границей является 5 ммоль/л. Опасны только липопротеиды низкой плотности (ЛПНП), которые способны накапливаться на стенках сосудов. Проверить их уровень можно исключительно при помощи анализа крови.
Статьи по темеЧто означает повышенный холестерин в крови
С точки зрения химической классификации холестерин правильнее называть холестеролом, хотя это одно и то же вещество. Окончание «-ол» указывает на его принадлежность к спиртам. «Холе» переводится как желчь, «стерин» – жирный. Так, холестерин – это природный липофильный спирт, присутствующий в клетках живых организмов.
Вещество не растворяется в воде, а в крови человека находится в составе комплексных соединений – липопротеинов. Они бывают двух видов:
- Липопротеины высокой плотности (ЛПВП). В обиходе называются «хорошим» холестерином. Способны транспортировать вредный холестерол на переработку печенью.
- Липопротеины низкой плотности. Более простое название – «плохой» холестерин. В липопротеинах низкой плотности холестерол транспортируется из печени к тканям.
Без холестерина не могут нормально функционировать иммунная и нервная системы. За счет этого вещества происходит синтез витамина D, который отвечает за кальциево-фосфорный обмен. ЛПНП опасны, поскольку они могут забивать артерии. Это ведет к атеросклерозу, а в дальнейшем – к тромбозу, инсульту, инфаркту. На повышенный холестерин у женщин и мужчин указывают следующие симптомы:
- боль в ногах при физических нагрузках;
- ксантомы, или желтые пятна на коже, чаще в области глаз;
- лишний вес;
- боль сжимающего характера в области сердца;
- быстрая утомляемость;
- ухудшение памяти;
- снижение зрения;
- зуд конечностей.


Показатели нормы
Безопасным считается уровень общего холестерина в 4 ммоль/л, допустимым – 5 ммоль/л, угрожающим здоровью – 6 ммоль/л и более. Для гипертоников нормой считается количество холестерола до 2 ммоль/л.
Определяется уровень этого вещества при помощи анализа крови – липидного профиля. Показатели холестерола непостоянны и индивидуальны для каждого человека. На них влияют следующие факторы:
- переедание;
- сидячая работа;
- некачественная пища;
- злоупотребление алкоголем;
- курение;
- лишний вес;
- отсутствие кардионагрузок на свежем воздухе.
Концентрация полезного холестерола (ЛПВП) должна превышать отметку 1 ммоль/л. Недостаток этого вещества будет вызывать проблемы в организме. Нормальные показатели ЛПВП и ЛПНП:
Вид липопротеинов | Норма, ммоль/л |
ЛПВП | больше 1,42 – для женщин; больше 1,68 – для мужчин. |
ЛПНП | 3,1–5,2 |
Надо ли снижать уровень холестерина
Недостаток, как и избыток холестерола в крови опасен. При гипохолестеринемии выше вероятность развития рака, нежели при высоком уровне этого вещества. Другие опасные последствия этой патологии:
- ожирение;
- депрессии;
- бесплодие;
- повышенное давление;
- снижение либидо;
- гипертиреоз;
- нехватка витаминов;
- сахарный диабет;
- остеопороз;
- геморрагический инсульт.
В сочетании с курением и алкоголизмом гипохолестеринемия может привести к психическим расстройствам, суицидальному поведению, старческому маразму. Из этого можно понять, насколько холестерол важен для человека. Его основные функции:
- синтез гормонов и витаминов;
- фильтр молекул, которые можно пропустить в клетку;
- контроль уровня кристаллизации углерода;
- покрытие нервных окончаний;
- активизация серотониновых рецепторов;
- синтез жирных кислот для переработки жиров;
- улучшение метаболизма;
- нормализация гормонального фона.
Лечение повышенного холестерина показано при показателях по результатам анализа более 5,8 ммоль/л. Терапию также назначают при:
- атеросклерозе и патологиях сердца;
- болезнях, провоцирующих атеросклероз;
- высоком риске атеросклероза.
Методы лечения
Опытный врач не спешит с назначением лекарств, поскольку на ранней стадии можно попытаться снизить уровень холестерола при помощи коррекции образа жизни. В зависимости от степени повышения концентрации ЛПНП используются два основных метода лечения:
Метод лечения | Показания |
Диета, регулярная двигательная активность. | Незначительное повышение уровня холестерола. |
Прием медикаментов | Назначается, если изменение образа жизни не дало положительного результата. |
Диета
Коррекция питания – это эффективный метод не только по снижению холестерина, но и по профилактике атеросклероза. Причина в том, что часть данного вещества попадает в организм из пищи. Даже замена жарки продуктов на варку помогает снизить уровень холестерина в них на 20%. Чтобы уменьшить концентрацию ЛПНП, необходимо исключить из рациона следующие продукты и блюда:
- копчености;
- сладкие газированные напитки;
- жирное мясо;
- яичные желтки;
- жирные кисломолочные продукты;
- сдобные кондитерские изделия;
- макароны;
- белый хлеб;
- специи;
- соусы;
- колбасы;
- продукты с консервантами;
- крепкий кофе, чай;
- сыры.


Медикаментозная терапия
Обратите внимание, что назначаемые препараты не способны растворить уже имеющиеся холестериновые бляшки.
Лекарства лишь блокируют синтез холестерина, помогая сбалансировать уровень ЛПВП и ЛПНП. Основные группы применяемых препаратов:
Группа лекарственных препаратов | Преимущества | Недостатки |
Статины |
|
|
Фибраты |
|
|
Секвестранты желчных кислот |
|
|


Народные средства для понижения холестерина в крови
Применение народных средств допускается при незначительно повышенном уровне холестерола и только в дополнение к основному лечению. Перед началом нетрадиционной терапии нужно посоветоваться с врачом. Из лекарственных растений народная медицина предлагает готовить настойки, настои, отвары. Можно заварить листья трав как обычный чай. Растения, обладающие способностью снижать концентрацию ЛПНП:
- липа;
- айва;
- кровохлебка;
- баклажаны;
- корни одуванчика;
- льняное семя;
- женьшень;
- ягоды шиповника;
- березовые листья;
- корневище лопуха;
- мята;
- сушеница болотная;
- китайский лимонник;
- корень солодки.
Видео
 О самом главном. Как снизить уровень холестерина
О самом главном. Как снизить уровень холестерина
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Рассказать друзьям:Статья обновлена: 13.05.2019
sovets.net
причины и признаки высокого холестерина
Повышенный холестерин у мужчин встречается очень часто. В норме холестерин является необходимым элементом для всего организма. Но его повышение может стать причиной развития опасных заболеваний. Какой холестерин является нормой и как поддерживать его на необходимом уровне, эти вопросы волнуют мужчин, которые следят за своим здоровьем. Но чтобы ответить на них, для начала нужно понять, что это такое — холестерин.
Что такое холестерин
Проблема высокого уровня холестерина становится все более «популярной». О его «вреде» говорят многие, при этом не понимая, что на самом деле холестерин — это важный элемент в организме человека. Так что же такое — холестерин?
Это вещество, или жир, который присутствует в любой клетке организма, он выполняет множество функций, необходимых для поддержания здоровья. Данный жир производится в печени и является неотъемлемой частью метаболизма.
Основные функции, которые он выполняет, заключаются в следующем:
- Образует клеточные мембраны, а затем поддерживает их, предотвращая кристаллизацию углеводородов.
- Служат своеобразным «фейсконтролем» в клеточных мембранах. Именно данный вид жира отбирает молекулы, которые могут проникать в клетки.
- Является одним из веществ, которые способствуют выработке половых гормонов.
- А также играет важную роль в производстве таких гормонов, как альдостерон, кортизол и других, которые вырабатывают надпочечники.
- Помогает получать витамин D от солнечных лучей.
- Играет роль изоляции для нервных волокон в организме человека.
- Является одним из основных веществ в метаболизме витаминов A, D, E и K.
Вещество, которое выполняет столько функций, просто не может быть ненужным в организме. А распространено такое мнение от того, что люди путают понятие «холестерин» и «липопротеиды низкой плотности». Липопротеид — это специальное вещество, которое доставляет жир от печени к клеткам во всем организме.
Именно ЛПНП холестерин является причиной многих заболеваний. Если ЛПНП увеличен, значит, данный вид жира переносится и доставляется к клеткам с повышенной скоростью. Когда такое происходит, клетки получают больше жира, чем могут использовать. Именно из-за высокого уровня ЛПНП происходит развитие различных болезней.
В организме у мужчин содержится около 70% «плохого» жира, его показатель может отличаться в зависимости от индивидуальных особенностей организма. Наряду с ним, в организме человека присутствует «правильный» жир. Он защищает стенки сосудов и играет далеко не последнюю роль в организме.
Причин, почему повышается холестерин в крови, может быть довольно много.
Факторы, провоцирующие рост холестерина у мужчин
Причины высокого холестерина бывают разными.
В группе риска повышенного холестерина у мужчин можно оказаться по нескольким причинам:
- генетическая предрасположенность;
- ожирение или просто большой вес;
- курение — один из факторов, повышающий ЛПНП;
- возрастные изменения, в группу риска попадают мужчины старше 45 лет;
- наличие гипертонии;
- наличие сердечных заболеваний;
- малоподвижный образ жизни.
Кроме того, важно помнить, что неправильное питание, а также чрезмерное употребление алкоголя может стать причиной повышенного холестерина у мужчин.
К чему может привести повышенный холестерин в крови?
Болезни, которые провоцирует высокий уровень ЛПНП, самые разнообразные, но все в основном связаны с работой сердца и сосудов:
- Так, увеличение уровня холестерина в крови у мужчин может стать причиной инсульта и инфаркт миокарда. Это происходит из-за того, что сгустки крови блокируют доступ к двум главным органам в организме — мозгу и сердцу. В результате этого кровь перестает поступать в необходимый орган и происходит отмирание.
- Кроме того, высокий холестерин — это причина, из-за которой появляются такие болезни, как атеросклероз (закупорка артерий) и стенокардия (недостаточное насыщение сердечной мышцы кислородом).
Опасность заключается в том, что если не проверять организм на уровень жира, то развивающиеся болезни могут протекать бессимптомно. Именно поэтому для профилактики рекомендуется сдавать необходимые анализы хотя бы один раз в год. Анализ крови поможет выявить симптомы повышенного холестерина в крови.
Как сдать анализ крови на холестерин
Забор крови на определение повышения холестерина ничем не отличает от процедуры взятия крови для общего анализа, поэтому подготовиться к ней следует таким же образом:
- лучше сдавать анализ натощак в утренние часы;
- последний прием пищи должен быть не раньше 12 часов до сдачи крови;
- необходимо не употреблять алкоголь перед забором крови для анализа;
- следует избегать физических нагрузок и стрессов.
Результаты анализа крови помогут выявить признаки повышенного холестерина.
Что делать, если мужской холестерин начал расти? Во-первых, если уровень ЛПНП начал увеличиваться, мужчине необходимо пересмотреть свой образ жизни. Особенно важно это сделать, если есть генетическая предрасположенность к выработке ЛПНП. Для того чтобы снизить количество жира, можно начать выполнять физические нагрузки, они помогут вести активный образ жизни, сбросить лишний вес, если он имеется. Необходимо повысить качество употребляемой пищи, отказавшись от быстрых перекусов и фастфудов.
Увеличенный ЛПНП можно снизить путем здорового питания и отказа от таких вредных привычек, как алкоголь и курение.
Во-вторых, есть определенный список медикаментов, помогающих снизить уровень плохого жира:
- статины;
- Аспирин;
- ниацин;
- антигипертензивные препараты.
Если же мужчина находится в группе риск по тем или иным причинам, то ему необходимо особенно тщательно следить за своим здоровьем и за «плохими» жирами в организме. Проходить процедуру забора крови в таком случае нужно не раз в год, а 1 раз в полгода.
Вовремя выявленное увеличение вредного жира в крови поможет избежать серьезных последствий и предотвратить их дальнейшее развитие.
boleznikrovi.com






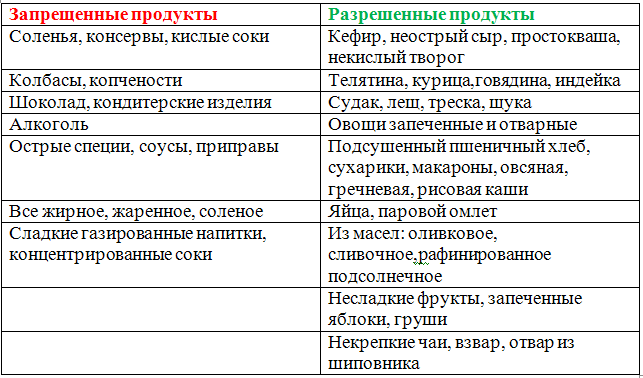
 Повторное воспаление может спровоцировать поедание таких продуктов:
Повторное воспаление может спровоцировать поедание таких продуктов:
 Из питья допустим чай с молоком, кисель, компот из сухофруктов. К нему подаются галеты или подсушенный хлеб.
Из питья допустим чай с молоком, кисель, компот из сухофруктов. К нему подаются галеты или подсушенный хлеб.

 HOCHU.ua расскажет, какой диеты при заболеваниях поджелудочной железы стоит придерживаться.
HOCHU.ua расскажет, какой диеты при заболеваниях поджелудочной железы стоит придерживаться.


 Как правило, он замедляется на 40 калорий в день на каждый килограмм веса, который теряете.
Как правило, он замедляется на 40 калорий в день на каждый килограмм веса, который теряете.
 Будьте максимально честными и аккуратными.
Будьте максимально честными и аккуратными.

 К основным проявлениям, также можно отнести –
постоянная сухость в ротовой полости, постоянное изменение температуры тела,
рвота, тошнота.
К основным проявлениям, также можно отнести –
постоянная сухость в ротовой полости, постоянное изменение температуры тела,
рвота, тошнота. Что приведет к
разъеданию поврежденного органа.
Что приведет к
разъеданию поврежденного органа. Через неделю, калории можно поднять до 1100 ккал.
Через неделю, калории можно поднять до 1100 ккал.



 Тушим на масле пока не исчезнет жидкость.
Тушим на масле пока не исчезнет жидкость. А для питья готовить отвар плодов шиповника, зелёный чай с молоком, овощные и фруктовые некислые соки. Вкусно и полезно готовить также муссы из натуральных сиропов и соков, а так же картофельные соки.
А для питья готовить отвар плодов шиповника, зелёный чай с молоком, овощные и фруктовые некислые соки. Вкусно и полезно готовить также муссы из натуральных сиропов и соков, а так же картофельные соки. Обычно продолжительность курса колеблется от 3-х недель до полугода. Необходимо помнить, что лечение минеральной водой при хроническом панкреатите можно проводить лишь в стадии ремиссии, и ни коем случае нельзя при обострении заболевания!
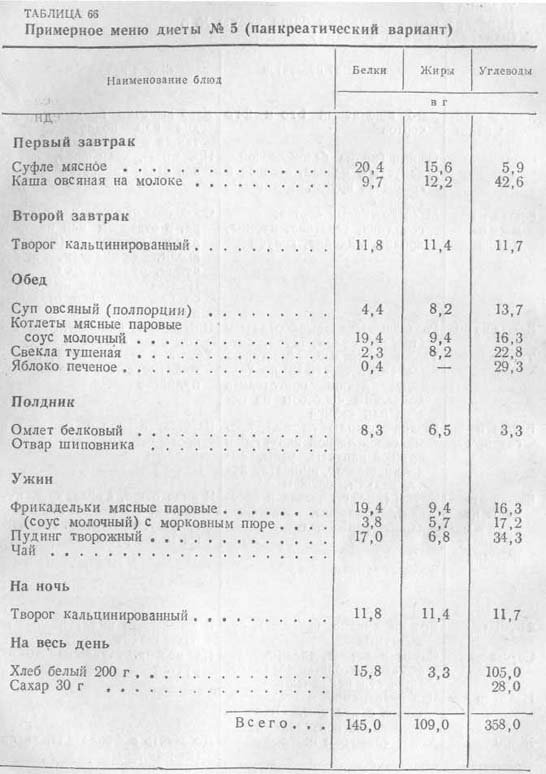
Обычно продолжительность курса колеблется от 3-х недель до полугода. Необходимо помнить, что лечение минеральной водой при хроническом панкреатите можно проводить лишь в стадии ремиссии, и ни коем случае нельзя при обострении заболевания! Поджелудочная железа играет важную роль в процессе пищеварения и обмена веществ. При пищеварении поджелудочная железа выделяет ферменты, которые поступают в двенадцатиперстную кишку и способствуют перевариванию белков, жиров и углеводов. Такой фермент, как трипсин, способствует усвоению белков, липаза — жиров, амилаза — углеводов.
Поджелудочная железа играет важную роль в процессе пищеварения и обмена веществ. При пищеварении поджелудочная железа выделяет ферменты, которые поступают в двенадцатиперстную кишку и способствуют перевариванию белков, жиров и углеводов. Такой фермент, как трипсин, способствует усвоению белков, липаза — жиров, амилаза — углеводов. В первые 6 — 7 дней назначают голодание, можно пить минеральные воды без газа (Боржоми, Ессентуки №4) в небольшом количестве, маленьким глотками.
В первые 6 — 7 дней назначают голодание, можно пить минеральные воды без газа (Боржоми, Ессентуки №4) в небольшом количестве, маленьким глотками. 


 К ним относятся рафинированные углеводы (белый хлеб, сахар и кукурузный сироп с высоким содержанием фруктозы), которые заставляют вашу поджелудочную железу выделять больше инсулина, чем более полезные сложные углеводы (например, цельнозерновые, фрукты, овощи и бобовые).В целом, я рекомендую минимизировать количество обработанных пищевых продуктов, которые либо содержат много жира, либо рафинированного сахара, а иногда и то и другое вместе.
К ним относятся рафинированные углеводы (белый хлеб, сахар и кукурузный сироп с высоким содержанием фруктозы), которые заставляют вашу поджелудочную железу выделять больше инсулина, чем более полезные сложные углеводы (например, цельнозерновые, фрукты, овощи и бобовые).В целом, я рекомендую минимизировать количество обработанных пищевых продуктов, которые либо содержат много жира, либо рафинированного сахара, а иногда и то и другое вместе. орг / поджелудочная железа / консультации по питанию
орг / поджелудочная железа / консультации по питанию Если вы правильно выберете пищу, вы можете дать своей поджелудочной железе передохнуть и помочь ей восстановиться.
Если вы правильно выберете пищу, вы можете дать своей поджелудочной железе передохнуть и помочь ей восстановиться.
 Это снижает риск развития камней в желчном пузыре или высокого уровня триглицеридов, которые являются одной из основных причин острого панкреатита. Антиоксиданты борются со свободными радикалами в вашем теле, помогая уменьшить воспаление.
Это снижает риск развития камней в желчном пузыре или высокого уровня триглицеридов, которые являются одной из основных причин острого панкреатита. Антиоксиданты борются со свободными радикалами в вашем теле, помогая уменьшить воспаление. Итак, чем больше вы едите, тем активнее работает ваша поджелудочная железа.
Итак, чем больше вы едите, тем активнее работает ваша поджелудочная железа.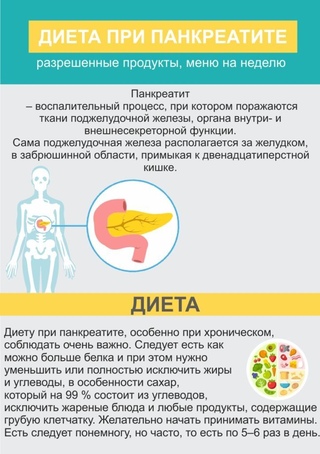 Исключите насыщенные жиры.
Исключите насыщенные жиры.


 Клетчатка также может снизить эффективность ограниченного количества ферментов.
Клетчатка также может снизить эффективность ограниченного количества ферментов.
 Хронический панкреатит встречается примерно у 5% людей.
Хронический панкреатит встречается примерно у 5% людей.
 Например, Центр здоровья пищеварительной системы при Стэнфордском университете рекомендует пациентам с хроническим панкреатитом ограничивать потребление жиров до 30–50 граммов в день, в зависимости от того, насколько хорошо они переносятся.
Например, Центр здоровья пищеварительной системы при Стэнфордском университете рекомендует пациентам с хроническим панкреатитом ограничивать потребление жиров до 30–50 граммов в день, в зависимости от того, насколько хорошо они переносятся.

 , хлеб, блины, вафли, мюсли, хлопья, сухарики, крендели)
, хлеб, блины, вафли, мюсли, хлопья, сухарики, крендели)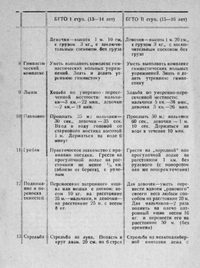 Большинство видов сыра богаты жирами, хотя варианты с меньшим содержанием жира, такие как творог, могут не ухудшить ваши симптомы и могут быть хорошим источником белка.
Большинство видов сыра богаты жирами, хотя варианты с меньшим содержанием жира, такие как творог, могут не ухудшить ваши симптомы и могут быть хорошим источником белка.
 Жиров, таких как сливочное масло, сало и масла, лучше избегать, хотя вы можете терпеть небольшие количества для приготовления пищи.
Жиров, таких как сливочное масло, сало и масла, лучше избегать, хотя вы можете терпеть небольшие количества для приготовления пищи. Если у вас есть симптомы острого панкреатита, вы можете придерживаться диеты с низким содержанием клетчатки, пока не почувствуете себя лучше.
Если у вас есть симптомы острого панкреатита, вы можете придерживаться диеты с низким содержанием клетчатки, пока не почувствуете себя лучше.


 Не существует единой диеты при панкреатите, подходящей для всех, но диета может сильно повлиять на ваше самочувствие. Знайте, что поиск правильного плана для вас может занять время, и поработайте со своим врачом, дипломированным диетологом и / или диетологом, чтобы точно настроить панкреатическую диету, которая соответствует вашим потребностям.
Не существует единой диеты при панкреатите, подходящей для всех, но диета может сильно повлиять на ваше самочувствие. Знайте, что поиск правильного плана для вас может занять время, и поработайте со своим врачом, дипломированным диетологом и / или диетологом, чтобы точно настроить панкреатическую диету, которая соответствует вашим потребностям. При выздоровлении от панкреатита важно выбирать продукты, которые не усугубят симптомы и не будут вызывать дискомфорт.
При выздоровлении от панкреатита важно выбирать продукты, которые не усугубят симптомы и не будут вызывать дискомфорт.




 Рецидивирующий острый панкреатит может перерасти в хронический панкреатит, который также может быть вызван чрезмерным употреблением алкоголя или некоторыми заболеваниями, такими как кистозный фиброз.Хронический панкреатит может со временем обостриться и привести к повреждению органов. Если у вас панкреатит, важно есть продукты, которые уменьшают боль и помогают избежать обострений в будущем.
Рецидивирующий острый панкреатит может перерасти в хронический панкреатит, который также может быть вызван чрезмерным употреблением алкоголя или некоторыми заболеваниями, такими как кистозный фиброз.Хронический панкреатит может со временем обостриться и привести к повреждению органов. Если у вас панкреатит, важно есть продукты, которые уменьшают боль и помогают избежать обострений в будущем. Диета для людей с панкреатитом включает:
Диета для людей с панкреатитом включает: Подумайте о таких продуктах для завтрака, как овсяная каша с клюквой или фруктовом смузи, обеде из салата из тунца с карри и супа из чечевицы или моркови, ужине из курицы с цитрусовыми с коричневым рисом и шпинатом и на десерт — запеченных яблок.Вы можете есть множество разнообразных вкусных и полезных продуктов, поддерживающих здоровье поджелудочной железы.
Подумайте о таких продуктах для завтрака, как овсяная каша с клюквой или фруктовом смузи, обеде из салата из тунца с карри и супа из чечевицы или моркови, ужине из курицы с цитрусовыми с коричневым рисом и шпинатом и на десерт — запеченных яблок.Вы можете есть множество разнообразных вкусных и полезных продуктов, поддерживающих здоровье поджелудочной железы. Но на самом деле это более важно для вашего здоровья, чем вы можете себе представить.
Но на самом деле это более важно для вашего здоровья, чем вы можете себе представить. Алайо. «Наиболее распространенными факторами панкреатита являются курение и злоупотребление алкоголем, побочные эффекты лекарств, аутоиммунные заболевания, высокий уровень триглицеридов и проблемы с камнями в желчном пузыре».
Алайо. «Наиболее распространенными факторами панкреатита являются курение и злоупотребление алкоголем, побочные эффекты лекарств, аутоиммунные заболевания, высокий уровень триглицеридов и проблемы с камнями в желчном пузыре».

 Квашеная капуста в собственном соку: рецепт в домашних условиях
Квашеная капуста в собственном соку: рецепт в домашних условиях







 заготовки на зиму
заготовки на зиму



