| № | Препарат, формы выпуска | Дозирование | Длительность и цель применения |
| Антибиотикопрофилактика | |||
| 1 | Цефазолин порошок для приготовления раствора для инъекций 500 мг и 1000 мг | 1 г в/в (детям из расчета 50 мг/кг однократно) | 1 раз за 30-60 минут до разреза кожных покровов; при хирургических операциях продолжительностью 2 часа и более – дополнительно 0,5-1 г во время операции и по 0,5-1 г каждые 6-8 часов в течение суток после операции с целью профилактики воспалительных реакций |
| 2 | Цефуроксим + Метронидазол Цефуроксим порошок для приготовления раствора для инъекций 750 мг и 1500 мг Метронидазол | Цефуроксим 1,5-2,5 г, в/в (детям из расчета 30 мг/кг однократно) + Метронидазол (детям из расчета 20-30 мг/кг однократно) 500 мг в/в | за 1 час до разреза. 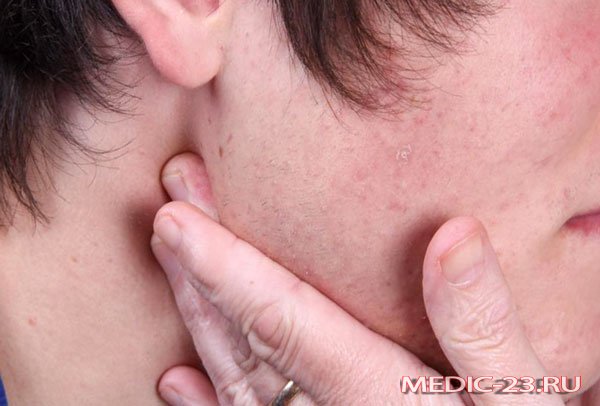 Если операция длится Если операция длитсяболее 3 часов повторно через 6 и 12 часов аналогичные дозы, с целью профилактики воспалительных реакций |
| При аллергии на β-лактамные антибиотики | |||
| 3 | Ванкомицин порошок для приготовления раствора для инфузий 500мг и 1000 мг | 1 г. в/в (детям из расчета 10-15 мг/кг однократно) | 1 раз за 2 часа до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин, с целью профилактики воспалительных реакций |
| Опиоидные анальгетики | |||
| 4 | Трамадол раствор для инъекций 100мг/2мл по 2 мл или 50 мг перорально | Взрослым и детям в возрасте старше 12 лет вводят внутривенно (медленно капельно), внутримышечно по 50-100 мг (1-2 мл раствора).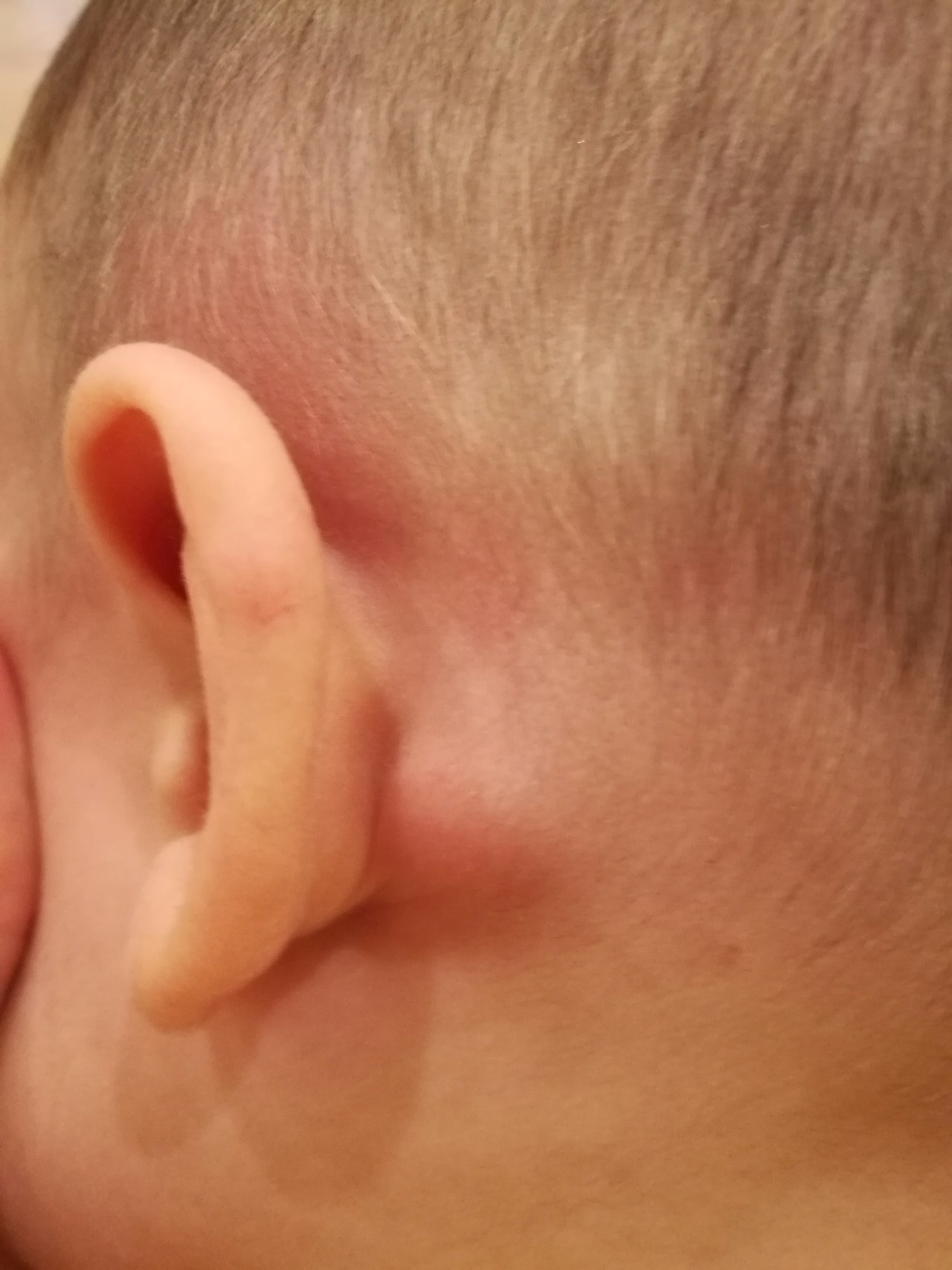 Противопоказан детям до 12 лет. | с целью обезболивания в послеоперационном периоде, 1-3 суток |
| 5 | Тримеперидин раствор для инъекций 1% по 1 мл | Вводят в/в, в/м, п/к 1 мл 1% раствора, при необходимости можно повторить через 12-24ч. Дозировка для детей старше 2х лет | с целью обезболивания в послеоперационном периоде, 1-3 суток |
| Нестероидные противоспалительные средства | |||
| 6 | Кетопрофен раствор для инъекций 100 мг/2мл по 2 мл 150мг пролонгированный перорально или 100мг.  | суточная доза при в/в составляет 200-300 мг (не должна превышать 300 мг), далее пероральное применение пролонгированные 150мг 1 раз в день или 100 мг 2 раза в день | Длительность лечения при в/в не должна превышать 48 часов. Длительность общего применения не должна превышать 5-7 дней, с противовоспалительной, жаропонижающей и болеутоляющей целью. |
| 7 | Ибупрофен суспензия для приема внутрь 100 мг/5 мл100мл; или перорально 200 мг; гранулы для приготовления раствора для приема внутрь 600 мг | Для взрослых и детей с 12 лет ибупрофен назначают по 200 мг 3–4 раза в сутки. Для достижения быстрого терапевтического эффекта у взрослых доза может быть увеличена до 400 мг 3 раза в сутки. Суспензия — разовая доза составляет 5-10 мг/кг массы тела ребенка 3-4 раза в сутки. Максимальная суточная доза не должна превышать 30 мг на кг массы тела ребенка в сутки. | Не более 3-х дней в качестве жаропонижающего средства Не более 5-ти дней в качестве обезболивающего средства с противовоспалительной, жаропонижающей и болеутоляющей целью.  |
| 8 | Парацетамо 200 мг или 500мг; суспензия для приема внутрь 120 мг/5 мл; или ректальные 125 мг, 250 мг, 0,1 г | Взрослым и детям старше 12 лет с массой тела более 40 кг: разовая доза — 500 мг – 1,0 г (1-2 таблетки) до 4 раз в сутки. Максимальная разовая доза – 1,0 г. Интервал между приемами не менее 4 часов. Максимальная суточная доза — 4,0 г. | Продолжительность лечения при применении в качестве анальгетика и в качестве жаропонижающего средства не более 3-х дней. |
| Гемостатические средства | |||
| 9 | Этамзилат раствор для инъекций 12,5% — 2 мл | 4-6 мл 12,5 % раствора в сутки. Детям, вводят однократно внутривенно или внутримышечно по 0,5-2 мл с учетом массы тела (10-15 мг/кг).  | При опасности послеоперационного кровотечения вводят с профилактической целью |
| Антибактериальные препараты | |||
| 10 | Амоксицилин клавулановая кислота (препарат выбора) | Внутривенно Взрослые: 1,2 г каждые 6-8 ч. Дети: 40-60 мг/кг/сут (по амоксициллину) в 3 введения. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 11 | Линкомицин (альтернативный препарат) | Применяют внутримышечно, внутривенно (только капельно). Вводить внутривенно без предварительного разведения нельзя. Взрослые: 0,6-1,2 каждые 12 ч. Дети: 10-20 мг/кг/сут в 2 введения. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 12 | Цефтазидим (при выделении P. aeruginosa) или aeruginosa) или | Внутривенно и внутримышечно инфекции — 3 раза в сутки) Дети: 30-100 мг/кг/сут в 2-3 введения; | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 13 | Ципрофлоксацин (при выделении P.aeruginosa) | Внутривенно Взрослые: 0,4-0,6 г каждые 12 ч. Вводят путем медленной инфузии в течение 1 ч. Детям противопоказан. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
Лимфаденит у детей — причины, симптомы, диагностика и лечение
Лимфаденит у детей – это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой).
Общие сведения
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.
Лимфаденит у детей
Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов — тонзиллитом, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей — скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей — скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (пульпитом, периодонтитом, остеомиелитом). При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге. Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов — туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и др.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые и т. д.) и генерализованные; по этиологическому фактору — одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Симптомы
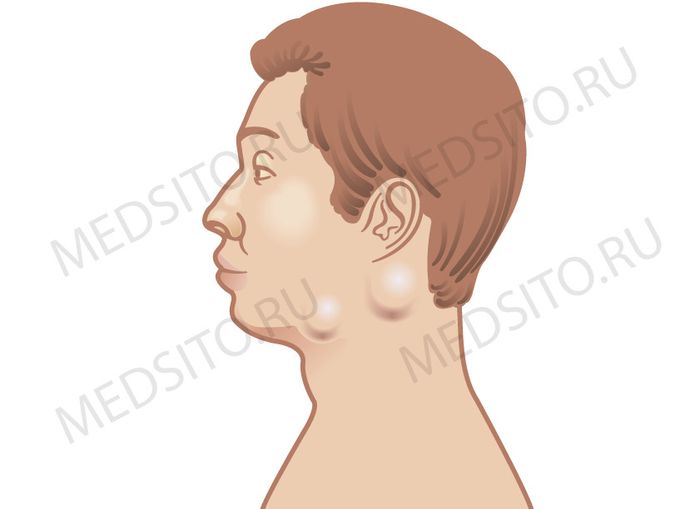
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто — подчелюстные и шейные с одной или обеих сторон, реже — околоушные, щечные, затылочные, заушные), в отдельных случаях – подмышечные, паховые.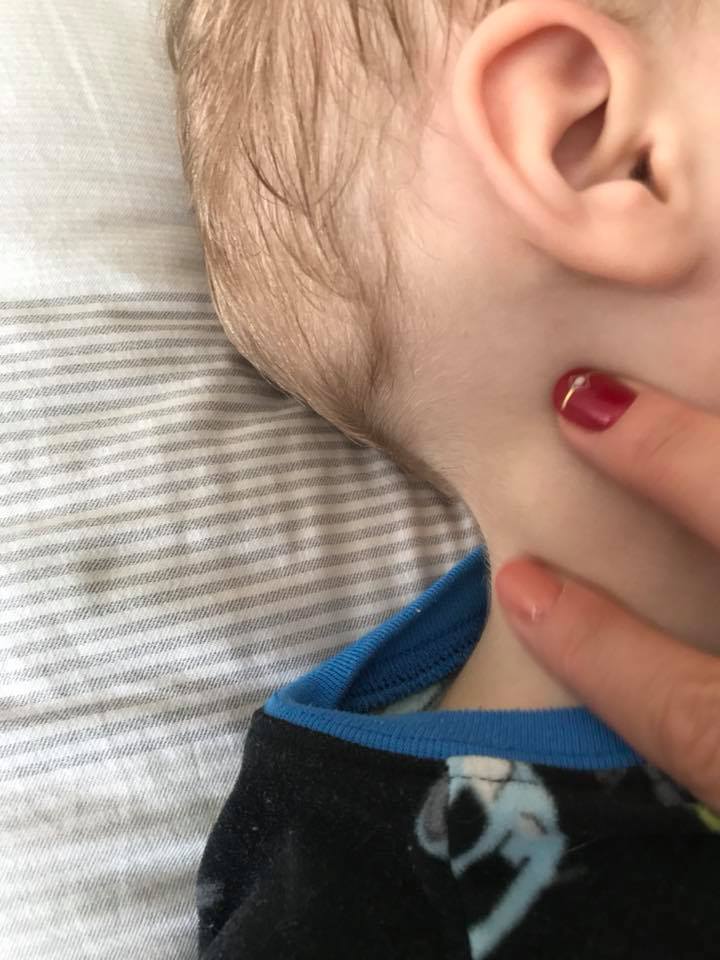
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.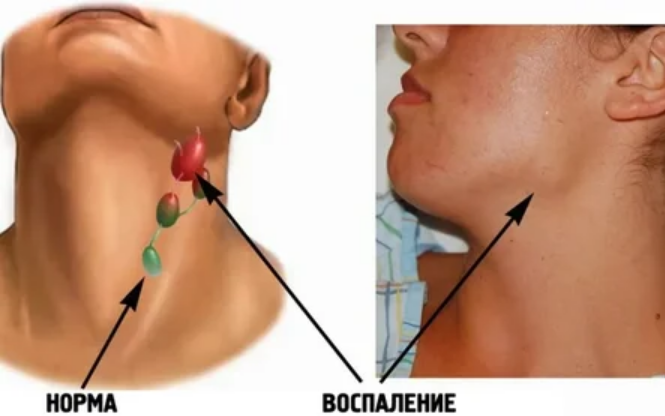
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Специфический лимфаденит, связанный с вакцинацией против туберкулеза («бецежеит»), может развиться у детей с низкой и измененной общей реактивностью, проявляясь хроническим кальцинирующим казеозным поражением подмышечных лимфоузлов. Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе легких и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов («железы-камушки»).
Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе легких и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов («железы-камушки»).
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ).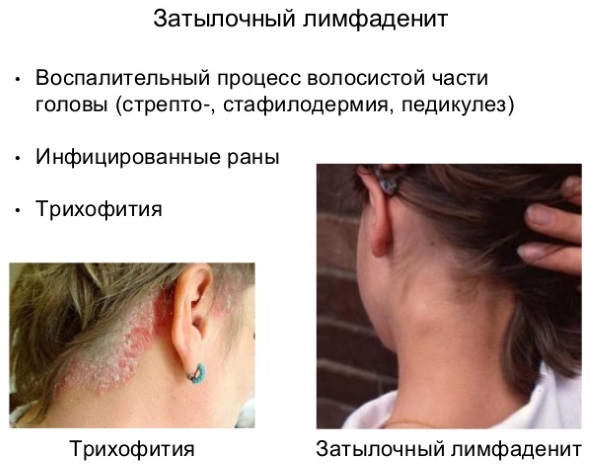 Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз и профилактика
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
#образжизни@magic_health #здоров.. | Магия Здоровья и Красоты
#образжизни@magic_health#здоровоетело@magic_health
Лимфоузлы за ухом – сигнальные «кнопки» организма
Лимфоузлы за ухом защищают от инфекции и развития онкологических процессов ЛОР-органы. Их увеличение чаще всего являются признаком того, что в этих органах имеется явный или скрытый воспалительный процесс. Некоторые заболевания ЛОР-органов протекают незаметно, из-за того, что лимфоузлы сдерживают распространение инфекции.
Увеличение лимфоузлов за ухом
Лимфатические узлы за ухом (заушные лимфоузлы) – это небольшие бело-розовые образования бобовидной формы. Обычно за ухом находится от 1 до 4 лимфоузлов, которые в норме не прощупываются. Лимфоузел за ухом выполняет дренажную (очищает организм от любых посторонних веществ) и защитную (в нем образуются иммунные клетки, которые ведут борьбу с инфекцией и атипичными клетками опухолей, а также антитела к возбудителям инфекции) функции, участвует в процессах обмена веществ (лимфа переносит многие полезные вещества и ферменты к клеткам).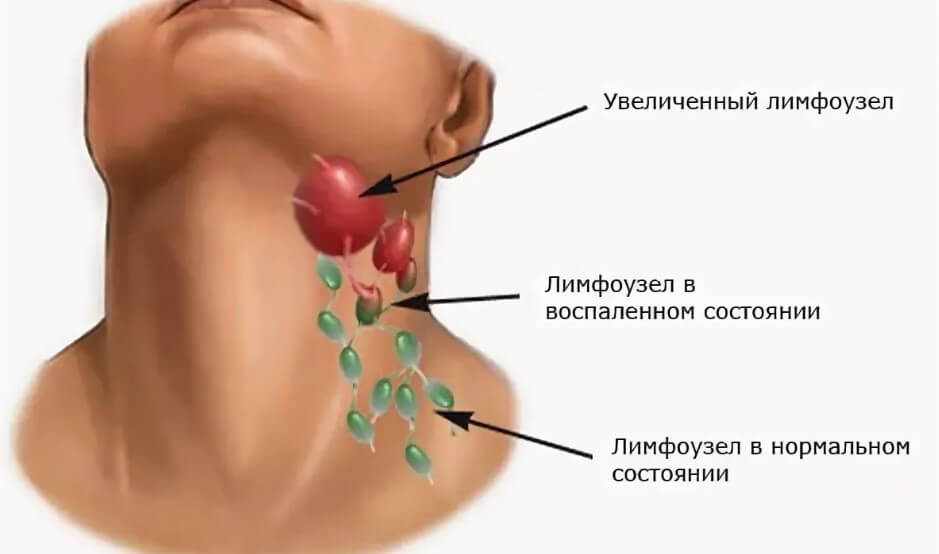
Причиной увеличения заушных лимфоузлов может быть или воспалительный процесс (чаще всего), или какое-то онкологическое заболевание (гораздо реже).
Воспаление лимфоузлов за ухом
Заушные лимфоузлы могут увеличиваться, если несут повышенную нагрузку в виде задержки и уничтожения возбудителей инфекции или опухолевых клеток. В этом случае они прощупываются в виде плотных болезненных узелков различного размера. В борьбе с инфекцией в данной области обычно принимают участие и такие органы, как миндалины, аденоиды, вилочковая железа – они также могут быть увеличены.
Заушный лимфаденит (воспаление лимфоузлов за ухом) может развиваться при заболеваниях уха (наружных и средних отитах, лабиринтитах), горла (ангинах, обострениях хронического тонзиллита, фарингитах, ларингитах), кариесе и воспалении околозубных тканей (гингивитах, пародонтитах), воспалении слизистой оболочки полости рта (стоматитах). Лимфоузлы за ухом у ребенка чаще всего воспаляются при средних отитах, осложнивших течение острой респираторной вирусной инфекции.
Вызывают заушный лимфаденит возбудители инфекции, попадающие в лимфатический узел по венам и лимфатическим сосудам из очага воспаления.
Воспалительный процесс может носить неспецифический и специфический характер. Например, лимфаденит, вызванный стафилококками, кишечной палочкой, стрептококками и некоторым другими возбудителями инфекции называется неспецифическим, так как воспалительный процесс при этом не имеет каких-то отличительных особенностей. Специфическим называется заушный лимфаденит, вызванный, например, возбудителями туберкулеза или сифилиса с характерными именно для этого заболевания проявлениями. Заушный лимфаденит может быть острым и хроническим.
Признаками острого заушного лимфаденита являются увеличение лимфоузла в объеме, болезненность, покраснение и отек расположенной над ним кожи и подкожной клетчатки. Лимфоузлы за ухом при этом остаются эластичными и не спаянными с окружающими тканями. Острый заушный лимфаденит может протекать в разных формах: катаральной (без гноя), геморрагической (с кровянистым содержимым) и гнойной.
Катаральный заушный лимфаденит проявляется в виде небольшого увеличения и болезненности лимфоузлов, кожа над ними обычно не изменена. При гнойном заушном лимфадените присоединяются явления общей интоксикации: появляется озноб, высокая температура, недомогание, головная боль, резкая болезненность за ухом, кожа над лимфоузлом отекает и краснеет, сам лимфоузел увеличивается до размеров лесного ореха и больше, становится резко болезненным. Опасность заушного лимфаденита в распространении инфекции на ткани головного мозга и область глаза.
При неправильном неадекватном лечении острый заушный лимфаденит может перейти в хронический. Иногда заушный лимфаденит приобретает хроническое течение с самого начала, чаще всего это бывает при снижении иммунитета и наличии хронических очагов инфекции, например, в виде хронического среднего отита. При этом лимфоузлы за ухом вначале увеличиваются, а потом со временем могут значительно уменьшаться в объеме (атрофироваться) со снижением или утратой своей функции. Больных может беспокоить общая слабость, недомогание, периодически обостряющийся воспалительный процесс в лимфоузлах за ухом.
Больных может беспокоить общая слабость, недомогание, периодически обостряющийся воспалительный процесс в лимфоузлах за ухом.
Как лечить лимфоузлы за ухом
Для того, чтобы устранить увеличение лимфоузлов за ухом, нужно сначала выявить причину их увеличения. Поэтому следует обратиться к отоларингологу. Если же причина увеличения лимфоузла не в воспалении, то следует обратиться к терапевту и пройти полное обследование.
При остром гнойном заушном лимфадените назначается антибактериальная терапия. Одновременно проводится лечение очага инфекции, который привел к развитию лимфаденита. Если нет признаков гнойного воспаления, назначают согревающие процедуры на область лимфоузлов (сухое тепло, физиопроцедуры). При появлении признаков гнойного воспаления согревающие процедуры не проводят, в таких случаях поможет только операция (гнойник вскрывается).
Лимфоузлы за ухом могут увеличиваться, это обычно сигнализирует о наличии серьезной проблемы, с которой невозможно справиться без врачебной помощи.
Галина Романенко
Виды, причины и симптомы лимфаденита у женщин и беременных
Лимфаденит у женщин часто диагностируется в период беременности, что связано с естественным снижением защитных сил. Организм тратит много энергии, иммунная система угнетается, и хронические заболевания обостряются. Это приводит к тому, что вялотекущие болезни начинают прогрессировать, создаются все условия для присоединения новых патологий, которые и могут стать причиной лимфаденита у женщин.
Лимфаденит (lymphadenitis) — воспаление лимфатических узлов (код МКБ-10 — L04/I188).
Инфекция может проникнуть в лимфатические узлы первично, через рану на коже, или же перенестись с кровью и лимфой с уже имеющегося инфекционного очага в организме. Так и происходит развитие лимфаденита у женщин.
Причины и факторы риска
Воспаление лимфатических узлов у женщин, в том числе, в период беременности происходит по причине попадания в лимфоузлы инфекции или на фоне обострения хронических системных заболеваний. Спровоцировать патологию могут аутоиммунные процессы, аллергия, гнойные очаги и онкология.
Спровоцировать патологию могут аутоиммунные процессы, аллергия, гнойные очаги и онкология.
В большинстве случаев у женщин диагностируется неспецифический лимфаденит, который протекает без выраженной симптоматики и хорошо поддается консервативному лечению. Но в период беременности, когда иммунитет ослаблен, есть риск развития специфического лимфаденита. Это особенно опасно в первом и втором триместре, когда есть противопоказания ко многим лекарственным средствам.
В группу риска попадают женщины, прошедшие гормональную терапию, имеющие инфекции мочеполовой системы. Заболевание развивается в любом возрасте.
Фактором риска выступает плавание в загрязненных водоемах, работа в экстремальных условиях и с животными. Есть большая вероятность заболевания у женщин, которые в детстве перенесли много инфекций.
Лимфаденит не заразен, он является вторичным заболеванием, осложнением другой инфекции, которая уже может передаваться от больного человека.
Лечением лимфаденита у женщин занимается инфекционист и хирург, при беременности за состоянием дополнительно наблюдает гинеколог.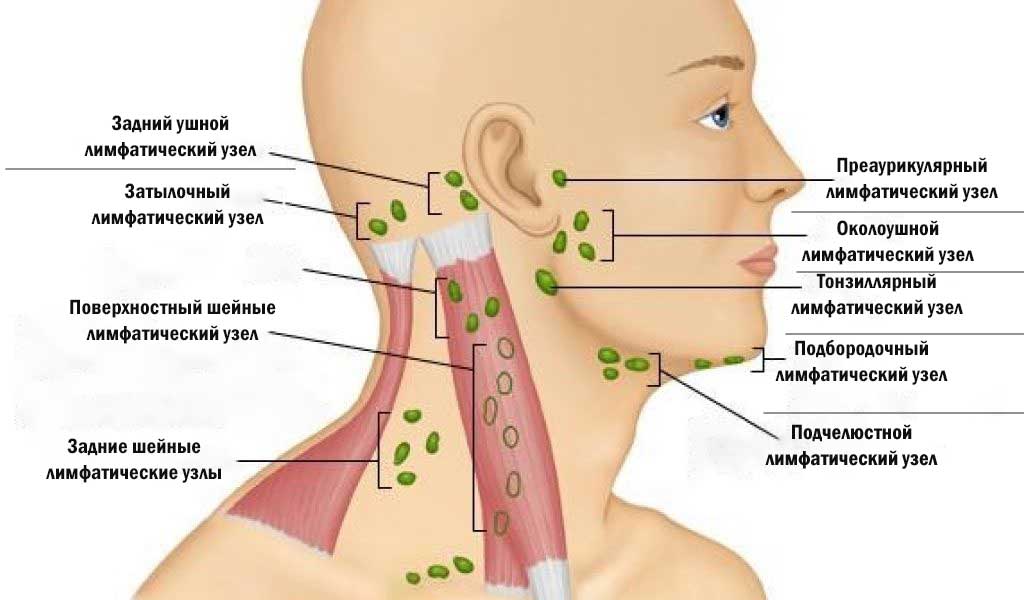
Стадии лимфаденита
Лимфаденит протекает остро и хронически. Острое воспаление имеет 3 стадии с характерной симптоматикой и особым подходом в лечении.
Стадии воспаления лимфатических узлов:
- Катаральная. Появляются незначительные внешние изменения в области больного лимфоузла, он увеличен, при пальпации болезненный. Окружающие ткани неизмененные, температура тела в пределах нормы, редко повышается до 37,5 градусов. Полное восстановление наступает после устранения основного заболевания без дополнительных мероприятий.
- Геморрагическая. Поврежденный лимфатический узел заполняется кровянистым содержимым, что внешне похоже на гематому. Остальные проявления аналогичны катаральной стадии.
- Гнойная. Запущенная степень воспаления лимфоузла, он болезненный, увеличен, спаян с окружающими тканями. Происходит выраженная интоксикация организма, температура тела повышается до 38 градусов и выше. Требуется немедленное хирургическое лечение.
Острый лимфаденит переходит в хроническое течение, когда отсутствует лечение. Симптоматика стихает, но заболевание только прогрессирует, приводя к интоксикации и присоединению других заболеваний.
Симптоматика стихает, но заболевание только прогрессирует, приводя к интоксикации и присоединению других заболеваний.
Виды и симптомы
Заболевание классифицируют зависимо от места расположения. У женщин чаще диагностируется воспаление в области паха и под челюстью (паховый и подчелюстной). Также различают заушный и подмышечный лимфаденит.
Каждая форма имеет некоторые общие клинические признаки:
- уплотнение и увеличение лимфатических узлов;
- мелкая сыпь на коже;
- болезненность в пораженной области;
- местное повышение температуры при касании к лимфоузлам;
- общая слабость и признаки интоксикации.
Паховый лимфаденит у женщин выступает осложнением инфекции в области органов малого таза и нижних конечностей. Проявляется болезненностью во время ходьбы, отеком и покраснением кожи. В период беременности такая локализация часто связана с воспалением придатков или хроническим колитом.
Воспаление паховых лимфоузлов у женщин может стать последствием кисты яичников. Кроме того, лимфаденит развивается при скрытом течении некоторых инфекций, передающихся половым путем, включая сифилис. Паховый лимфаденит чаще остальных распространяется на ближние лимфоузлы, что может стать причиной генерализованного воспаления.
Кроме того, лимфаденит развивается при скрытом течении некоторых инфекций, передающихся половым путем, включая сифилис. Паховый лимфаденит чаще остальных распространяется на ближние лимфоузлы, что может стать причиной генерализованного воспаления.
Подмышечная форма воспаления имеет наиболее яркие внешние проявления. Происходит сильное воспаление и раздражение кожи в области подмышек. Спровоцировать воспаление может мастопатия и мастит, заражение возможно от кошачьих царапин. В связи с этим беременным женщинам рекомендуется проявлять особую осторожность во время игр с домашними животными.
Подчелюстной лимфаденит развивается по причине хронического воспаления, инфекции или гнойного процесса в полости рта. Заболевание может спровоцировать не леченый кариес, пародонтит, гнойная ангина.
Локализация воспаления за ухом чаще встречается у маленьких детей, а в период беременности заушный лимфаденит может спровоцировать обострение гайморита или тонзиллита.
Диагностика
При осмотре женщины врач видит увеличенные, воспаленные лимфоузлы, при пальпации они болезненные и плотные. После осмотра назначается инструментальная и лабораторная диагностика.
После осмотра назначается инструментальная и лабораторная диагностика.
На начальной стадии необходимо сдать анализ крови для определения воспалительного процесса и на основании анамнеза узнать причину заболевания. При тяжелом лимфадените необходимо комплексное обследование для определения всех сопутствующих нарушений.
Дополнительные методы диагностики при лимфадените:
- УЗИ лимфатических узлов для определения плотности;
- биопсия тканей при подозрении на онкологию;
- бактериологический посев для выявления возбудителя инфекции;
- МРТ или КТ легких и бронхов при подозрении на туберкулез.
В период беременности допустимо проведение всех перечисленных методов диагностики, кроме компьютерной томографии (по показаниям).
Дифференциальная диагностика проводится с реактивной гиперплазией, лимфатической опухолью, туберкулезом.
Лечение
Лечение острого неспецифического лимфаденита включает направленную терапию основного заболевания. Назначаются антибактериальные препараты с учетом чувствительности возбудителя. На гнойной стадии проводится хирургическое лечение, вскрытие, удаление гнойного содержимого и дренирование.
Назначаются антибактериальные препараты с учетом чувствительности возбудителя. На гнойной стадии проводится хирургическое лечение, вскрытие, удаление гнойного содержимого и дренирование.
Неспецифический лимфаденит включает лечение основного очага, прием антибиотиков широкого спектра действия. При беременности есть многие ограничения. Запрещено применять какие-либо методы народного лечения и пытаться самостоятельно вскрыть гнойник. Лечение беременных проводится хирургически с применением безопасных обезболивающих препаратов.
Антибактериальная терапия назначается индивидуально, подбираются препараты из безопасных групп. Местное лечение заключается в применении лекарственных компрессов. Любое назначение делает исключительно лечащий врач после обследования.
Профилактика лимфаденита при беременности
Профилактика инфицирования лимфатических узлов включает своевременное и полноценное лечение острых воспалительных заболеваний. При ранении кожи необходимо сразу же проводить антисептическую обработку спиртосодержащим средством. При частых респираторных заболеваниях на фоне ослабленной иммунной системы, нужно пересмотреть питание, включить больше витаминной пищи.
При частых респираторных заболеваниях на фоне ослабленной иммунной системы, нужно пересмотреть питание, включить больше витаминной пищи.
Рекомендуется принимать общеукрепляющие и поливитаминные средства. В период беременности нужно стараться избегать скопления людей в общественном транспорте и сразу же обращаться к врачу при подозрении на заражение какой-либо инфекцией. Также важно нормализовать психологическое состояние, избегать стрессов и сильных эмоциональных потрясений.
Противопоказания при лимфадените:
- согревающие компрессы, грелки;
- горячие ванны и местные ванночки;
- бани, сауны, солярии;
- долгое пребывание на открытом солнце.
Без соответствующего лечения лимфаденит у женщин может стать причиной воспаления тканей головного мозга, кожного абсцесса, остеомиелита и заражения крови. Если же заболевание выявляется на начальной стадии, правильно подобранное лечение позволяет быстро восстановиться без неприятных последствий.
Лимфоузлы за ухом – сигнальные «кнопки» организма
Лимфоузлы за ухом защищают от инфекции и развития онкологических процессов ЛОР-органы. Их увеличение чаще всего являются признаком того, что в этих органах имеется явный или скрытый воспалительный процесс. Некоторые заболевания ЛОР-органов протекают незаметно, из-за того, что лимфоузлы сдерживают распространение инфекции.
Увеличение лимфоузлов за ухом
Лимфатические узлы за ухом (заушные лимфоузлы) – это небольшие бело-розовые образования бобовидной формы. Обычно за ухом находится от 1 до 4 лимфоузлов, которые в норме не прощупываются. Лимфоузел за ухом выполняет дренажную (очищает организм от любых посторонних веществ) и защитную (в нем образуются иммунные клетки, которые ведут борьбу с инфекцией и атипичными клетками опухолей, а также антитела к возбудителям инфекции) функции, участвует в процессах обмена веществ (лимфа переносит многие полезные вещества и ферменты к клеткам).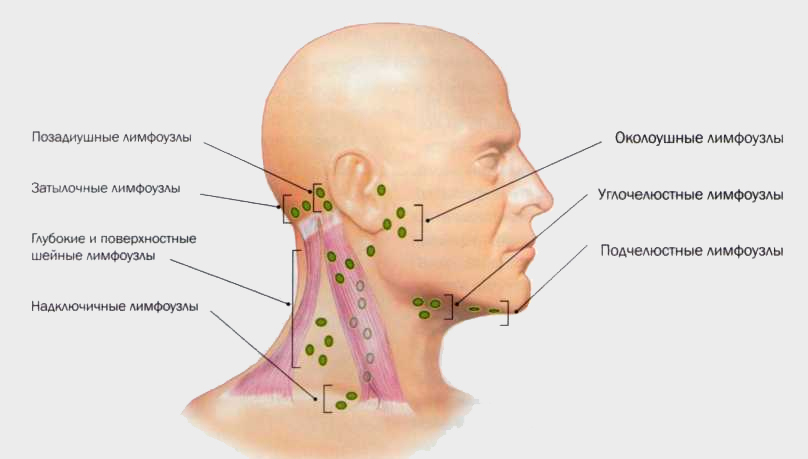
Причиной увеличения заушных лимфоузлов может быть или воспалительный процесс (чаще всего), или какое-то онкологическое заболевание (гораздо реже).
Воспаление лимфоузлов за ухом
Заушные лимфоузлы могут увеличиваться, если несут повышенную нагрузку в виде задержки и уничтожения возбудителей инфекции или опухолевых клеток. В этом случае они прощупываются в виде плотных болезненных узелков различного размера. В борьбе с инфекцией в данной области обычно принимают участие и такие органы, как миндалины, аденоиды, вилочковая железа – они также могут быть увеличены.
Заушный лимфаденит (воспаление лимфоузлов за ухом) может развиваться при заболеваниях уха (наружных и средних отитах, лабиринтитах), горла (ангинах, обострениях хронического тонзиллита, фарингитах, ларингитах), кариесе и воспалении околозубных тканей (гингивитах, пародонтитах), воспалении слизистой оболочки полости рта (стоматитах). Лимфоузлы за ухом у ребенка чаще всего воспаляются при средних отитах, осложнивших течение острой респираторной вирусной инфекции.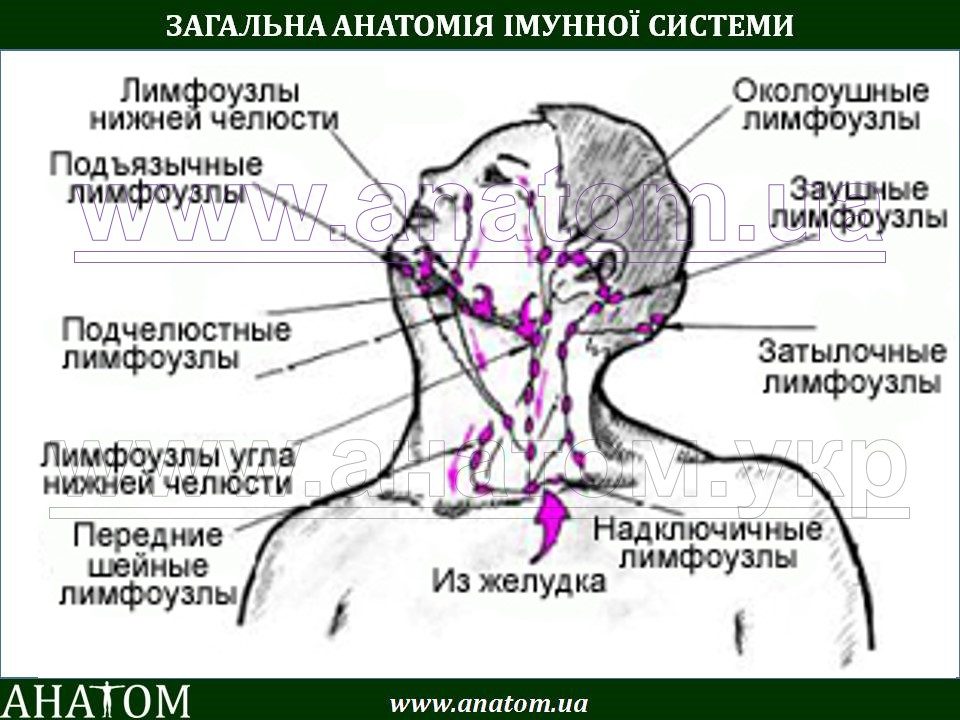
Вызывают заушный лимфаденит возбудители инфекции, попадающие в лимфатический узел по венам и лимфатическим сосудам из очага воспаления.
Воспалительный процесс может носить неспецифический и специфический характер. Например, лимфаденит, вызванный стафилококками, кишечной палочкой, стрептококками и некоторым другими возбудителями инфекции называется неспецифическим, так как воспалительный процесс при этом не имеет каких-то отличительных особенностей. Специфическим называется заушный лимфаденит, вызванный, например, возбудителями туберкулеза или сифилиса с характерными именно для этого заболевания проявлениями. Заушный лимфаденит может быть острым и хроническим.
Признаками острого заушного лимфаденита являются увеличение лимфоузла в объеме, болезненность, покраснение и отек расположенной над ним кожи и подкожной клетчатки. Лимфоузлы за ухом при этом остаются эластичными и не спаянными с окружающими тканями. Острый заушный лимфаденит может протекать в разных формах: катаральной (без гноя), геморрагической (с кровянистым содержимым) и гнойной.
Катаральный заушный лимфаденит проявляется в виде небольшого увеличения и болезненности лимфоузлов, кожа над ними обычно не изменена. При гнойном заушном лимфадените присоединяются явления общей интоксикации: появляется озноб, высокая температура, недомогание, головная боль, резкая болезненность за ухом, кожа над лимфоузлом отекает и краснеет, сам лимфоузел увеличивается до размеров лесного ореха и больше, становится резко болезненным. Опасность заушного лимфаденита в распространении инфекции на ткани головного мозга и область глаза.
При неправильном неадекватном лечении острый заушный лимфаденит может перейти в хронический. Иногда заушный лимфаденит приобретает хроническое течение с самого начала, чаще всего это бывает при снижении иммунитета и наличии хронических очагов инфекции, например, в виде хронического среднего отита. При этом лимфоузлы за ухом вначале увеличиваются, а потом со временем могут значительно уменьшаться в объеме (атрофироваться) со снижением или утратой своей функции. Больных может беспокоить общая слабость, недомогание, периодически обостряющийся воспалительный процесс в лимфоузлах за ухом.
Больных может беспокоить общая слабость, недомогание, периодически обостряющийся воспалительный процесс в лимфоузлах за ухом.
Как лечить лимфоузлы за ухом
Для того, чтобы устранить увеличение лимфоузлов за ухом, нужно сначала выявить причину их увеличения. Поэтому следует обратиться к отоларингологу. Если же причина увеличения лимфоузла не в воспалении, то следует обратиться к терапевту и пройти полное обследование.
При остром гнойном заушном лимфадените назначается антибактериальная терапия. Одновременно проводится лечение очага инфекции, который привел к развитию лимфаденита. Если нет признаков гнойного воспаления, назначают согревающие процедуры на область лимфоузлов (сухое тепло, физиопроцедуры). При появлении признаков гнойного воспаления согревающие процедуры не проводят, в таких случаях поможет только операция (гнойник вскрывается).
Лимфоузлы за ухом могут увеличиваться, это обычно сигнализирует о наличии серьезной проблемы, с которой невозможно справиться без врачебной помощи.
Галина Романенко
Статьи по теме
Шейная лимфаденопатия при хроническом тонзиллите и гипертрофии аденоидных вегетаций у детей. Локальная цитокинотерапия
1. Абдуллаев А.Н., Ферштат В.Н., Усманова А.У. К вопросу о дифференциальной диагностики основных форм хронического тонзиллита. //В кн.: Актуальные вопросы оториноларингологии, Ташкент, 1980, стр.114-116
2. Аведова Т.А. Мультифункциональность иммуномодулятора Суперлимф (комплекс природных цитокинов): прямые противобактериальные эффекты in vitro. Москва, 2005, Дисс. канд.
3. Азнабаева Л.Ф. Провоспалительные цитокины в иммунопатогенезе и лечении хронических гнойных риносинуситов. Санкт-Петербург, 2002, Авто-реф. Доьст. Дисс.
4. Акимов Ю.А. Острые неспецифические лимфадениты у детей. Ижевск, 1965, Дисс. канд.
5. Бажора Ю.И. Отдаленные результаты криохирургического лечения больных хроническим тонзиллитом. //В кн.: VI научно-практическая конференция отоларингологов Модавской ССР. Кишинев, 1979, стр. 59-60
Кишинев, 1979, стр. 59-60
6. Балашко И.С. Семейный хронический тонзиллит. Минск, 1981, Авто-реф. Дисс. Канд.
7. Баркевич О.А. Противовирусные эффекты комплекса природных цитокинов (препарат Суперлимф) на модели герпесвирусной инфекции in vitro. М., 2005
8. Баркевич О.А., Ковальчук Л.В. Подавление цитопатического действия вируса герпеса простого I типа комплексом природных цитокинов (препаратом Суперлимф) in vitro. //Журнал микробиологии, эпидемиологии и иммунобиологии, 2005, №1, стр.57-60
9. Ю.Бахмудов Б.Р. Неспецифический лимфаденит и аденофлегмона челюст-но-лицевой области и шеи у детей. //Стоматология, 1996, №6, стр.45-47
10. Бочкарев Е.Г. Лабораторная диагностика хламидийной инфекции. //Иммунопатология, аллергология, инфектология, 2000, №4, стр.65-73
11. Бочков Н.П. Генетика человека (наследственность и патология). М., 1978,301с.
12. Быкова В.П., Гробов А.О., Санникова Н.Е. Иммуноморфология лимфо-эпителиальных органов глотки детей в проблеме местного иммунодефицита. //VTII Всесоюзный съезд патологоанатомов, Москва, 1989
//VTII Всесоюзный съезд патологоанатомов, Москва, 1989
13. Вартанян Р. Цитомегаловирусная инфекция у детей. //Врач, 2002, №3, стр.26-27
14. Василенкова Л.В. Коррекция репаративных процессов методом локальной цитокинотерапии при антиглаукоматозных операциях. Москва, 2005, Ав-тореф. Дисс. Канд.
15. Васильев А.И. К вопросу о напряженности иммунопатологических рак-ций у больных хроническим тонзиллитом. //Журнал ушных, носовых и горловых болезней, 1969, №4, стр.34-38
16. Васильева В.И. Этиология и эпидемиология острых респираторных инфекций. М., 1972, Автореф. дисс. докт.
17. Васильева Г.И., Иванова И.А., Тюкавкина С.Ю. Цитокины общая система гомеостатической регуляции клеточных функций. //Цитология, 2001, том 43, №12, стр.1101-1111
18. Ватрасов Б.И., Ревской Ю.К. Внутрилакунарный лекарственный электрофорез с наружными электродами (ВЛЭНЭ) при лечении больных хроническим тонзиллитом. //Журнал ушных, носовых и горловых болезней, 1981, №3, стр.32-37
19. Ватрасов В.И. Об эффективности лекарственного электрофореза при лечении больных хроническим тонзиллитом. Ленинград, 1986, Автореф. дисс. канд.
Ватрасов В.И. Об эффективности лекарственного электрофореза при лечении больных хроническим тонзиллитом. Ленинград, 1986, Автореф. дисс. канд.
20. Вершигора А.Е. Иммунобиология небных миндалин. Киев, 1978, 168с.
21. Ветра Я.Я., Иванова Л.В., Крейле И.Э. Цитокины. //Гематология и трансфузиология, 2000, №4, стр.45-49
22. Волощук М.И., Мельников О.Ф. Характеристика местного и системного гуморального иммунитета у больных хроническим тонзиллитом. //Журнал ушных, носовых и горловых болезней, 1985, №1, стр.49-52
23. Вылков И. Патология лимфатических узлов. София: Медицина и физкультура, 1980,242с.
24. Вядро М.М. Цитокины и их роль в патогенезе и терапии инфекций. //Антибиотики и химиотерапия, 1990, т.35, №9, стр. 12-14
25. Вядро М.М., Навашин С.М. Цитокины полифункциональные регуляторы защитных реакций в норме и патологии. //Антибиотики и химиотерапия, 1989, №11, стр.863-868
26. Галкина Т.А. Цитокинотерапия у больных острыми и хроническими средними отитами. М., 2004, автореф. дисс. канд.
М., 2004, автореф. дисс. канд.
27. Ганковская JL В. Иммуноцитокины. Регуляция функций макрофагов, локальная иммунокоррекция. Москва, 1993, Дисс.Докт.
28. Гарюк Г.И., Гарюк О.Г. Хронический тонзиллит: проблема консервативного лечения. //Международный медицинский журнал, 1999, том 5, №2, стр.67-70
29. Гаспарян М.О., Долгирева С.А. Детские инфекционные болезни. 4.1. Под ред. Фокина Е.Е. и др., Екатеринбург, 1992
30. Голубева Н.Н., Константинова Т.Н., Комиссарова И.А. Изменение цитохимической активности при антигенном воздействии. //Журнал микробиологии, 1978, №9, стр.86-90
31. Горбачевский В.Н. Клинико-иммунологическое изучение роли небных минадилн в лимфоидных реакциях в условиях нормы и при хроническом тонзиллите. Киев, 1979, автореф. дисс. докт.
32. Горбачевский В.Н. Материалы к характеристике иммунологической реактивности организма больных с хроническим тонзиллитом. //Журнал ушных, носовых и горловых болезней, 1977, №3, стр. 1-4
33. Горбачевский В. Н. Об участии небных миндалин в иммунном ответе организма на некоторые бактериальные токсины. //Журнал микробиологии, 1976, 31, стр.141-142
Н. Об участии небных миндалин в иммунном ответе организма на некоторые бактериальные токсины. //Журнал микробиологии, 1976, 31, стр.141-142
34. Гофман В.Р., Черныш А.В., Шевченко Ю.Л. Клиническая иммунология хронического тонзиллита. СПб, 1998,131с.
35. Гуран М., Берчану Шт. Клиническая гематология. Под ред. Бер-чагу Шт. Бухарест, 1985, стр. 737-753
36. Гусева Л.Н. Изменение иммунологических показателей у больных хроническим тонзиллитом при лечении левамизолом. //В сб.: Иммунологические аспекты инфекционной патологии, Таллин, 1981, стр.110-112
37. Гусева Л.Н. Клиника и диагностика инфекционного мононуклео-за у детей. М., 1969, автореф. дисс. канд.
38. Гусева Л.Н. Современные возможности консервативного лечения хронического тонзиллита с частыми обострениями. Москва, 1984, Автореф. Дисс. Канд.
39. Гюллинг Э.В. Небные миндалины и иммунитет. Проблемы оториноларингологии в детском возрасте. Киев, 1974, стр.92-110
40. Гюллинг Э.В., Мельников О.Ф. Вестник оториноларингологии, 1972, №6, стр. 70-72
70-72
41. Гюллинг Э.В., Мельников О.Ф. Миндалины источник инфекции или иммунитета? Киев, 1976, 64 с.
42. Дайняк Л.Б., Кунельская В.Я. Микозы верхних дыхательных путей, М., 1979, 278с.
43. Денисов А.А., Николаева О.Г. Противовирусные свойства реком-бинантного лимфотоксина человека. //Вопросы вирусологии, 1995, №6, стр.277-279
44. Детская ультразвуковая диагностика. Под ред. Пыкова М.И., Ва-толина К.В., М., 2001, с.445-446
45. Джумиго П.А. Интерферонообразование и продукция специфических антител в процессе комбинированной терапии реафероном и антиок-сидантами у больных простым рецидивирубщим герпесом., М., 1990, дисс.канд.
46. Долгина Е.Н. Рецепторная (цитокин-опосредованная) и нерецеп-торная (лазер-индуцированная) активация эффекторных функций фагоцитов. Москва, 2001, дисс. канд.
47. Драгомирецкий В.Д. Местные и общие реакции на криотонзилло-томию у больных хроническим тонзиллитом. //В кн.: Теоретические и практические проблемы действия низких температур на организм. JL, 1975, стр.68-69
JL, 1975, стр.68-69
48. Драгомирецкий В.Д. Отдаленные результаты криохирургического лечения больных хроническим тонзиллитом. //Журнал ушных, носовых и горловых болезней, 1982, №5, стр.47
49. Драгомирецкий В.Д., Бажора Ю.И. Применение иммунологического исследования при консервативном лечении больных хроническим тонзиллитом. //Журнал ушных, носовых и горловых болезней, 1986, №6, стр.811
50. Драгомирецкий В.Д., Бажора Ю.И., Гончар JI.H. Содержание иммуноглобулинов у больных хроническим тонзиллитом, подвергнутых лечению физическими факторами. //В сб.: Иммунология и аллергия, вып. 19, Киев, 1985, стр.42-44
51. Дыгин В.П., Филев JI.B. Значение моноцитарно-макрофагального звена иммунопоэза в формировании иммунодефицита и хронизации заболеваний. //В кн.: Тезисы XIX Всесоюзного съезда терапевтов, Москва, 1987, стр. 16-17
52. Дюговская JI.A. Образование реагинов в условиях нормы и при хроническом тонзиллите. Киев, 1975, автореф. дисс. канд.
53. Енин И.П., Моренко В. М. Состояние клеточного и гуморального иммунитета у детей, больных декомпенсированным хроническим тонзиллитом. //Журнал ушных, носовых и горловых болезней, 1986, №4, стр.19-21
М. Состояние клеточного и гуморального иммунитета у детей, больных декомпенсированным хроническим тонзиллитом. //Журнал ушных, носовых и горловых болезней, 1986, №4, стр.19-21
54. Ермалинский А.Ф., Ткаченко Л.А., Савин В.Р., Шульга В.В., Гу-барь Е.А., Дегтярь И.Я. Влияние иммуноглобулина на микробную флору миндалин у больных ревматизмом. //Врачебное дело, 1988, №11, с.53-55
55. Журавлев А.С., Московченко Н.А., Гарюк Г.И. Динамика титров стафилококковых антител в слюне и в сыворотке крови у больных хроническим тонзиллитом при различных методах лечения. //Журнал ушных, носовых и горловых болезней, 1985, №1, стр.53-55
56. Завгородняя Е.Н., Ловпаче З.Н. Эффективность метода прижизненной оценки функционального состояния небных миндалин человека. //Вестник оториноларингологии, 1990, №3, стр.27-29
57. Змеев А.В., Филатов В.Ф., Паскевич И.Ф. О роли наследственного фактора у больных хроническим тонзиллитом. //Журнал ушных, носовых и горловых болезней, 1987, №4, стр. 17-21
58. Зуфаров К.А., Тухтаев К.Р., Юсупов Ф.Н. Цитологические особенности небных миндалин при хроническом тонзиллите. //Журнал ушных, носовых и горловых болезней, 1981, №3, стр. 16-20
Зуфаров К.А., Тухтаев К.Р., Юсупов Ф.Н. Цитологические особенности небных миндалин при хроническом тонзиллите. //Журнал ушных, носовых и горловых болезней, 1981, №3, стр. 16-20
59. Иванова В.В., Родионова О.В., Букина А.А., Аксенов О.А., Же-лезникова Г.Ф. Инфекционный мононуклеоз: клиника, новые подходы к диагностике и лечению. //Российский вестник перинатологии и педиатрии, 2001, том 46, №1, стр.43-48
60. Иванова Г.М. Сравнительная оценка серологических методов диагностики инфекционного мононуклеоза у детей. М., 1973, автореф. дисс. канд.
61. Ильичева О.Е. Состояние моноцитарного звена системы моно-нуклеарных фагоцитов у больных хроническим тонзиллитом. //Вестник оториноларингологии, 1986, №2, стр.39-42
62. Иткина Л.Д. Значение гальванизации в области печени при лечении лиц пожилого и старого возраста. //В кн.: Электрофорез лекарственных веществ. (Материалы I Всесоюзного симпозиума), Минск, 1972, с.34-39
63. Каплун Н.А. Учение о лекарственном электрофорезе и его дальнейшее развитие. М., 1967, автореф. дисс. докт.
М., 1967, автореф. дисс. докт.
64. Каражас Н.В. Цитомегаловирусная инфекция — современная диагностика. //Клиническая лабораторная диагностика, 1998, №2,с.16-17
65. Каражас Н.В. Цитомегаловирусная инфекция типичный представитель оппортунистических инфекций. //Российский медицинский вестник, 1997, №2, стр.34-38
66. Касимов К.К. Некоторые вопросы патогенеза и диагностики хронического тонзиллита. //Журнал ушных, носовых и горловых болезней, 1980, №2, стр.32-36
67. Катягина М.Г., Сельков А.С., Мартынкин А.С. Инфекционный мононуклеоз у детей. Санкт-Петербург, 1999, 43с.
68. Кашкин К.П. Цитокины иммунной системы: основные свойства и иммунобиологическая активность. //Клиническая лабораторная диагностика, 1998, №11, стр.21-32
69. Кетлинский С.А., Калинина Н.М. Цитокины мононуклеарных фагоцитов в регуляции реакции воспаления и иммунитета. //Иммунология, 1995, №3, стр.30-43
70. Кетлинский С.А., Симбирцев А.С., Воробьев А.А Эндогенные иммуностимуляторы. СПб, 1992
71. Киселева З.А. Клеточно-опосредованные реакции иммунного ответа в норме и при хронической персистирующей инфекции у детей. //В кн.: Иммунология и иммунопатологические состояния у детей. Тезисы докладов, Москва, 1983, стр.281-282
Киселева З.А. Клеточно-опосредованные реакции иммунного ответа в норме и при хронической персистирующей инфекции у детей. //В кн.: Иммунология и иммунопатологические состояния у детей. Тезисы докладов, Москва, 1983, стр.281-282
72. Китирис С.Х., Кузьменко Л.Г., Захрауи С., Павлова Т.А., Митко-ва С.В. Частота инфицирования детей и взрослых микробами рода хламидий и Mycoplasma pneumoniae. //Вестник Российского университета дружбы народов, 1999, №2, стр. 124-128
73. Клиническое руководство по ультразвуковой диагностике. Под ред. Митькова В.В., Медведева М.В., М., 1996, т.2, стр.303-327
74. Клячко Л.Л., Анхимова Е.С. Показатели иммунитета в прогнозировании течения хронического тонзиллита. //Актуальные вопросы оториноларингологии и логопатологии, Санкт-Петербург, 1996, стр.86-89
75. Ковальчук Л. В. Иммуноцитокины и локальная иммунокоррек-ция. //Иммунология, 1995, №1, стр.4-7
76. Ковальчук Л.В. Иммунодефициты у человека: возможные механизмы нарушения иммунитета и их коррекция. //Иммунология, 1980,№3,с.21-25
//Иммунология, 1980,№3,с.21-25
77. Ковальчук Л.В., Ганковская Л.В. Иммуноцитокины и локальная иммунокоррекция. //Иммунология, 1995, №1, стр.4-7
78. Ковальчук Л.В., Ганковская Л.В. Локальная иммунокоррекция цитокинами. //Аллергология и клиническая иммунология, 1999, №1, стр.6471
79. Ковальчук Л.В., Ганковская Л.В. Новые возможности лечения цитокинами: препараты, патология, перспективы. //Иммунология, 1996, №2, стр.67
80. Ковальчук Л.В., Ганковская Л.В., Аведова Т.А., Брико Н.И., Ещина А.С., Дмитриева Н.Ф. Бактерицидное действие комплекса природных цитокинов на Streptococcus pyogenes in vitro. //Журнал микробиологии, 2006, №3, стр.67-71
81. Ковальчук Л.В., Ганковская Л.В., Мороз А.Ф. Противостафилло-кокковое действие комплекса природных цитокинов. //Журнал микробиологии, 2004, №1, стр.55-59
82. Ковальчук Л.В., Ганковская Л.В., Рыбакова З.И. Система цитокинов. //Учебное пособие. Москва, РГМУ, 2000, стр.64
83. Ковальчук Л.В., Ганковская Л.В., Соколова Е. В., Титовец Р.Е. Цитокины в регуляции противоопухолевой активности макрофагов: экспе-риметальное обоснование адоптивной макрофаготерапии при злокачественном росте. //Иммунология, 1995, №3, стр.52-54
В., Титовец Р.Е. Цитокины в регуляции противоопухолевой активности макрофагов: экспе-риметальное обоснование адоптивной макрофаготерапии при злокачественном росте. //Иммунология, 1995, №3, стр.52-54
84. Ковальчук Л.В., Долгина Е.Н., Ганковская Л.В., Бахарева И.В., Василенкова Л.В., Иванюшко Т.П., Вирясов А.В. Цитокиновый профиль биологических жидкостей организма человека. //Аллергология и иммунология, 2005, том 6, №4, стр.460-464
85. Ковальчук Л.В., Чередиев А.А. Иммунорегуляторная роль мино-цитов в норме и при иммунопатологии. //Итоги науки и техники ВИНИТИ. Серия иммунология, Москва, 1991, том 27, стр.101-114
86. Коломийченко А.И. О консервативном лечении хронических тонзиллитов. //Вестник оториноларингологии, 1972, №5, стр.36-41
87. Коломийченко А.И., Фейгин Н.П., Квитницикй М.Е., Курочкина В.А., Покотиленко А.К. Терапия ультразвуком хронических тонзиллитов. //Журнал ушных, носовых и горловых болезней, 1967, №6, стр.43-52
88. Коновалова М.И. Топическая аутоцитокинотерапия в лечении больных поллинозом. Смоленск, 1999, Автореф.Дисс.Канд.
Смоленск, 1999, Автореф.Дисс.Канд.
89. Константинов А.А. Изучение особенностей продукции интерлейки-нов (факторов роста иммунокомпетентных клеток) и чувствительности лимфоцитов к ним у человека в норме и при иммунопатологии. Москва, 1985, Автореф. Дисс. Канд.
90. Корнеева С.А. Инфекционный мононуклеоз у детей и прогноз последствий после перенесенного заболевания. Тверь, 2001, автореф. дисс. канд.
91. ЮЗ.Коробкин В.А. Дифференциальная диагностика хронических лимфаденитов челюстно-лицевой области и шеи. Автореф. на соиск. степ. канд. мед., Д., 1987
92. Коробкин В.А., Астахова Ю.Р., Добрынина Ю.В. Диагностика хронических лимфаденитов челюстно-лицевой области шеи. //В сб.: Вопросы стоматологии, Рязань, 1998,стр.228-230
93. Коровина Н.А., Заплатников A.JL, Чебуркин А.В., Захарова И.Н. Ци-томегаловирусная инфекция у детей раннего возраста. Руководство для врачей. М., 2001
94. Косенко В.А. Материалы к изучению «признаков состояния» у стрептококков и стафилококков, выделенных при некоторых ЛОР-заболеваниях. Л., 1973, Автореф. Дисс. Канд. Биол. наук
Л., 1973, Автореф. Дисс. Канд. Биол. наук
95. Косяков П.Н. Изоантигены и изоантитела человека в норме и патологии. М., 1974, стр.61-69
96. Косяков П.Н., Берлинских М.С., Киселева А.С. Фагоцитоз в иммунитете к вирусам (к 100-летию фагоцитарной теории иммунитета И.И,Мечникова). //Иммунология, 1983, №1, стр.34-38
97. Котельникова Г.С. Клинико-иммунологическая и хронобиологиче-ская характеристика больных хроническим тонзиллитом в условиях береговых муссонов. Куйбышев, 1985, Автореф. Дисс. Канд.
98. Кочетова С.В. Клинико-лабораторное обоснование применения им-муномодулирующих препаратов в комплексном лечении больных хроническим тонзиллитом. Москва, 1986, Автореф. Дисс. Канд.
99. Кравченко Е.В. Провоспалительные цитокины в комплексном лечении воспалительных заболеваний пародонта. Краснодар, 2000, автореф. Дисс. Канд.
100. Краснов В.В., Шиленок А.И., Кузенкова Л.А., Кубышева Н.И. Инфекционный мононуклеоз. Клиника, диагностика, современные принципы лечения. СПб-Нижний Новгород, 2003, с. 44
44
101. Кричевская Г.И., Анджелов В.О., Катаргина Л.А., Хватова А.В., Денисова Е.В., Звонарев А.Ю., Кулякина М.Н., Зайцев И.З. Цитомегаловирусная инфекция у детей с эндогенными увеитами. //Вестник офтальмологии, 1999, том 115, №5, стр.23-25
102. Кротов С.А., Кротова В.А., Юрьев С.Ю. Хламидиозы: эпидемиология, характеристика возбудителя, методы лабораторной диагностики, лечение генитального хламидиоза. //Методическое пособие. 1995, стр.29
103. Кузенкова А.В., Гудкова Т.М., Шитикова Г.С., Зазимко Л.А. Разработка и применение иммуноферментной тест-системы для диагностики острой цитомегаловирусной инфекции. //Вопросы вирусологии, 1996, №6, стр.267-270
104. Кузьмин В.П. Клеточные факторы иммунитета у детей, больных хроническим тонзиллитом, и изменение их под действием грязелечения. Одесса, 1979, Автореф. Дисс. Канд.
105. Кулинский В.И., Колесниченко Л.С. Актуальные и дискуссионные аспекты гормонологии. //Биохимия, 1997, 62(10), стр. 1369-1372
106. Кунельская В. Я., Челидзе Н.Д., Кузнецова И.Л. Значение дрожжепо-добных грибов рода кандида при хроническом тонзиллите в детском возрасте. //В кн.: Материалы II конференции детских оториноларингологов СССР, Москва, 1989, стр.131-134
Я., Челидзе Н.Д., Кузнецова И.Л. Значение дрожжепо-добных грибов рода кандида при хроническом тонзиллите в детском возрасте. //В кн.: Материалы II конференции детских оториноларингологов СССР, Москва, 1989, стр.131-134
107. Курилин И.А., Горбачевский В.Н. Современные методы лечения хронического тонзиллита. //Журнал ушных, носовых и горловых болезней, 1979, №4, стр.49-54
108. Лаврова Д.Б., Самсыгина Г.А., Михайлов А.В. Этиология и показатели высокого риска внутриутробного инфицирования плода. //Педиатрия, 1997, №3, стр.94-99
109. Лакоткина О.Ю., Попов Е.Л., Косенко В.А., Ковалева Л.м., Пущина П.Н. Гиперчувствительность клеточного типа при хроническом тонзиллите у детей и ее изменение под влиянием хирургического лечения. //Вестник оториноларингологии, 1982, №1, стр. 40-44
110. Маркушева Л.И. Значение исследования ферментов клеток крови и других биохимических и иммунологических показателей при хроническом тонзиллите. Москва, 1985, Автореф. Дисс. Канд.
111. Марченко В. И., Денисов JI.A., Варданян Н.В., Гейдарова JI.A., Попов В.Ф. Цитокины перспективные источники получения новых лечебных иммунобиологических препаратов для неинъекционного введения в организм. //Биопрепараты, 2002, №2(6), стр. 14-17
И., Денисов JI.A., Варданян Н.В., Гейдарова JI.A., Попов В.Ф. Цитокины перспективные источники получения новых лечебных иммунобиологических препаратов для неинъекционного введения в организм. //Биопрепараты, 2002, №2(6), стр. 14-17
112. Матвеев В.А. Цитомегаловирусная инфекция у детей (клинико-эпидемиологические и иммунопатогенетические аспекты). Санкт-Петербург, 1996, Дисс. Докт.
113. Махова Н.М., Межевич Н.А., Гришаев М.П., Писанко В.А., Злобина В.Д., Чепурнов А.А. Цитомегаловирусная инфекция у детей с онкогематоло-гическими заболеваниями. //Педиатрия, 1998, №2, с.27-29
114. Маянский Д.Н. Клетки Купфера и система мононуклеарных фагоцитов. Новосибирск, 1981, 218 с.
115. Медведев А.И. Применение локальной иммунокоррекции в сочетании с ультразвуковой кавитацией в лечении детей с гнойно-воспалительными заболеваниями мягких тканей. Курск, 2004, автореф. дисс. канд.
116. Медведева Т.В. Ингаляционная цитокинотерапия в комплексном лечении острых стенозирующих ларинготрахеитов у детей. Смоленск, 2004, автореф. дисс. канд.
Смоленск, 2004, автореф. дисс. канд.
117. Мельников А.А. К вопросу об аутосенсибилизации при хроническом тонзиллите. //Тезисы докладов Куйбышевского мед.ин-та. Куйбышев, 1963, стр.108-109
118. Мельников О.Ф. Иммунологические аспекты генеза хронического тонзиллита и регуляции функциональной активности небных миндалин, Киев, 1981, Автореф. Дисс. Докт.
119. Мельников О.Ф. О механизме угнетения реакций иммунитета при тонзиллите. //Журнал ушных, носовых и горловых болезней, 1978, №5, стр. 52-5 6
120. Мельников О.Ф. Средства регуляции иммунного ответа в миндалинах при хроническом тонзиллите. //Журнал ушных, носовых и горловых болезней, 1980, №2, стр.80-85
121. Мельников О.Ф., Заболотный Д.И., Рыльская О.Г., Заяц Т.А. Клини-ко-экспериментальное обоснование применения криоультразвуковых устройств для лечения больных хроническим тонзиллитом. //Журнал ушных, носовых и горловых болезней, 1990, №2, стр.64-67
122. Меркулова В.Ю. Интерлейкин-4 и интерферон-гамма у детей, у детей с бронхиальной астмой, инфицированных Mycoplasma pneumonia, hominis и микробами семейства Chlamydiacea. Москва, 2005, Автореф. Дисс. Канд.
Москва, 2005, Автореф. Дисс. Канд.
123. Миняйло О.А. Провоспалительные цитокины у больных острым коронарным синдромом и маркерами хламидии пневмония. Екатеринбург, 2004, Автореф. Дисс. Канд.
124. НО.Митрейкин В.Ф., Калинина Н.М., Фабричников С.В., Фабричникова Н.И. Цитокины и их роль в развитии типовых патологических процессов, Санкт-Петербург, 2000, 58с.
125. Михайлова А.А. Участие медиаторов иммунитета в нейроиммунном взаимодействии. //Иммунология, 1992, №4, стр.4-8
126. Мишенькин Н.В., Папулов В.Г., Педдер В.В., Сигаев А.Т. Фонофоре-тические свойства низкочастотного ультразвука при лечении больных хроническим тонзиллитом. //Вестник оториноларингологии, 1988, №5, стр.25-26
127. Мозалевский А.Ф., Барилях И.Р., Ющенко Г.К. Наследственная предрасположенность детей к хроническому тонзиллиту и к некоторым сопряженным с ним заболеваниям. //Журнал ушных, носовых и горловых болезней, 1974, №4, стр.31-35
128. Моренко В.М. Клинико-иммунологические особенности различных форм декомпенсации хронического тонзиллита и реабилитационного периода после тонзилэктомии у детей, Москва, 1988, Автореф. Дисс. Канд.
Дисс. Канд.
129. Моренко В.М. Консервативное лечение детей, больных хроническим тонзиллитом, с применением гамма-глобулина. //Журнал ушных, носовых и горловых болезней, 1989, №4, стр.49-53
130. Навашин С.М., Фомина И.П. Рациональная антибиотикотерапия. М.: Медицина, 1984, стр. 50-56
131. Нестерова И.В. Программа иммунореабилитации больных вторичными иммунодефицитами. //Int.J. on Immunorehabilitation, 1998, №9, с.40-45
132. Николаевский В.В., Курков В.Г. Аутоантитела при хроническом тонзиллите. //В кн.: Тез. докл. (10-я итоговая научная конференция врачей 333-го окружного военного госпиталя), Новосибирск, 1966, стр.26-27
133. Никольский И.С. Опосредованные механизмы действия иммуномодуляторов. //В кн.: Респ. Конференция «Механизмы иммуностимуляции», Киев, 1985, стр.172-173
134. Никуличева В.И. Лимфаденопатии. Руководство для врачей. — Уфа, 2001,265с.
135. Носик Н.Н. Цитокины при вирусных инфекциях. //Вопросы вирусологии, 2000, №1, стр.4-10
136. Овчинников Ю.М., Тимофеев В.В., Мишенышн Н.В., Папулов В.Г., Сергиенко Г.Г., Педдер В.В., Лощилов В.И., Саврасов Г.В., Лощилова Л.В Лечение больных хроническим тонзиллитом низкочастотным ультразвуком. //Методич. рекомендации. Омск, 1989
Овчинников Ю.М., Тимофеев В.В., Мишенышн Н.В., Папулов В.Г., Сергиенко Г.Г., Педдер В.В., Лощилов В.И., Саврасов Г.В., Лощилова Л.В Лечение больных хроническим тонзиллитом низкочастотным ультразвуком. //Методич. рекомендации. Омск, 1989
137. Пальцев А.В., Овечкин А.В., Захарова Н.Ф., Ровина А.К., Леплина О.Ю., Шевела Е.Я., Останин А.А., Черных Е.Р. Цитокины в лечении генерализованной хирургической инфекции. //Анестезиология и реаниматология, 2000, №2, стр.27-30
138. Пальцев М.А. Цитокины и их роль в межклеточных взаимодействиях. Архив патологии, 1996, том 58, №6, стр.3-7
139. Пальчун В.Т. Актуальные вопросы клиники и лечения хронического тонзиллита. //Вестник оториноларингологии, 1977, №6, стр.66-75
140. Пальчун В.Т. Ангина, хронический тонзиллит, сопутствующие и сопряженные с ним заболевания (современная оценка проблемы). //Терапевтический архив, 1988, №10, стр.56-60
141. Пальчун В.Т., Преображенский Н.А. Болезни уха, горла и носа. М., Медицина, 1978, стр. 487
487
142. Пантюхин И.В., Пантюхина Л.А., Пупышева Т.Л., Педдер В.В., Ши-пунова Н.Я., Скороходова Л.В. Хронический тонзиллит: новый метод лечения и критерий его эффективности. //Новости оториноларингологии и лого-патологии, 2002, №3(31), стр.91-94
143. Панченков Р.Т., Варенков Ю.Е., Ярема И.В., Щербакова Э.Г. Эндо-лимфатическая антибиотикотерапия. М.: Медицина, 1984, с. 42-52
144. Парфенов А.П. Электрофорез лекарственных веществ. Л., 1973
145. Пархоменко В.П., Виноградов А.Ф. Инфекционный мононуклеоз у детей. //Российский медицинский журнал, 2005, №2, стр.56-58
146. Пасевич И.А., Шаргородский А.Г. Инфракрасное низкоинтенсивное лазерное излучение в диагностике и комплексном лечении острого неспецифического лимфаденита лица и шеи у детей. //Стоматология, 1999, №2, стр. 28-30
147. Пащенко Д.Ф., Баранова Г.М. Цитомегаловирусная инфекция у детей. //Здравоохранение Таджикистана, 1989, №2(221), стр.41-44
148. Петров Н.Л. Клинико-эхографическая диагностика лимфаденопатий шеи. //Новости оториноларингологии и логопатологии, 2000, №3, стр.179-183
//Новости оториноларингологии и логопатологии, 2000, №3, стр.179-183
149. Петров Р.В. Иммунология и иммуногенетика. М., 1976, 336с.
150. Пигулевский Д.А. Патогенез и клиника хронических тонзиллитов. JL, 1961, автореф. дисс. докт.
151. Пискарева Н.А. Микоплазменная инфекция в детском возрасте. Л., 1978
152. Погодин O.K. Хламидийная инфекция в акушерстве, гинекологии и перинатологии. Петрозаводск, 1997, стр.5-42
153. Поляков В.Е., Лялина В.Н., Воробьева М.Л., Поляков Н.В., Алексеев-ских Ю.Г. Инфекционный мононуклеоз (болезнь Филатова) у детей и подростков. //Эпидемиология и инфекционные болезни, 1998, №6, стр.50-55
154. Попа В.А. Динамика иммуноглобулинов в сыворотке крови у детей, больных хроническим тонзиллитом до и после консервативного лечения. //В кн.: Материалы II конференции детских оториноларингологов СССР, Москва, 1989, стр. 130-131
155. Попа В.А. Значение тонзилэктомии и некоторых других факторов в генезе хронического фарингита. //Журнал ушных, носовых и горловых болезней, 1982, №4, стр. 16-21
16-21
156. Попа В.А. Особенности клинического течения и лечения хронического тонзиллита у детей. //Вестник оториноларингологии, 1990, №1, стр.38-41
157. Попа В.А., Козлюк А.С. Влияние методов лечения больных хроническим тонзиллитом на механизмы защиты и их иммунокоррекция. //Вестник оториноларингологии, 1985, №1, стр.56-61
158. Попа В.А., Козлюк А.С., Анисимова Л.А., Сорокина Л.М. Иммуно-морфологические изменение небных миндалин и иммуноморфологическая реактивность организма больных хроническим тонзиллитом. //Вестник оториноларингологии, 1984, №4, стр.35-39
159. Попов А.Н. Барьерная функция эпителия миндалин в эксперименте. //Журнал ушных, носовых и горловых болезней, 1984, №4, стр.13-15
160. Преображенский Б.С. Аллергия и верхние дыхательные пути. //Вестник АМН СССР, 1964, №10, стр.7-15
161. Преображенский Б.С. Попов Г.Н. Ангина, хронический тонзиллит и сопряженные с ним заболевания. М., Медицина, 1970, стр.383
162. Преображенский Н.А. Актуальные вопросы тонзиллярной проблемы. //В кн.: Труды IV Съезда отоларингологов Украинской ССР, Киев, 1972, стр.52-55
//В кн.: Труды IV Съезда отоларингологов Украинской ССР, Киев, 1972, стр.52-55
163. Пустовал Е.И. Клинико-иммунологическая характеристика неспецифических лимфаденопатий и лимфопролиферативных заболеваний. Москва, 1987, автореф. дисс. канд
164. Ратенберг М.А. Физиотерапия в оториноларингологии. JL, 1973, стр.90
165. Рогинский В.В., Ильин С.Б., Вашкевич В.П., Вайлерт В.А. Воспалительные процессы челюстно-лицевой области у детей. //Стоматология, 1983, №6, стр.30-32
166. Романова Ю.М., Гинцбург A.JI. Цитокины возможные активаторы роста патогенных бактерий. //Вестник Российской Академии медицинских наук, 2000, №1, стр. 13-17
167. Рубальский О.В. Рекомбинантные цитокины и их влияние на инфекционный процесс. Москва, 2000, Автореф. Дисс. Докт.
168. Румель Н.Б. Особенности повторной иммунологической реакции к Mycoplasma pneumonia у лиц разного возраста. //В кн.: Иммунология вирусных и микоплазменных инфекций. Алма-Ата, 1983, стр. 144-148
169. Сабала Р.Н. Методы иммунокорригирующей терапии у часто болеющих детей. //В кн.: VIII Съезд детских врачей Украинской ССР, Тернополь, 1987, стр. 155-156
Методы иммунокорригирующей терапии у часто болеющих детей. //В кн.: VIII Съезд детских врачей Украинской ССР, Тернополь, 1987, стр. 155-156
170. Савина Т.А. Лимфаденопатии различной этиологии в клинике туберкулеза периферических лимфатических узлов. СПб, 1997, Автореф. Дисс. Канд.
171. Самохин П.А. Иммунологические аспекты цитомегаловирусной инфекции у детей. //В кн.: Иммунология и иммунопатологические состояния у детей. Тезисы докладов. Москва, 1983, стр.292-293
172. Самохин П.А. Патологическая анатомия и морфогенез цитомегаловирусной инфекции у детей. М., 1986, автореф. дисс. докт.
173. Семенов Б.Ф. Неспецифические изменения функции клеток, вовлекаемых в иммунный ответ при вирусных инфекциях. //Журнал микробиологии, эпидемиологии и иммунобиологии, 1982, №12, с. 17-22
174. Серебрянский Ю.Е., Афанасьев С.С., Денисов JI.A., Рубальский О.В. Цитокины в иммунореабилитации инфекционных больных. //Военно-медицинский журнал, 1999, том 320, №3, стр.41-49
175. Симбирцев А.С. Интерлейкин-8 и другие хемокины. //Иммунология, 1999, №4, стр.9-13
Симбирцев А.С. Интерлейкин-8 и другие хемокины. //Иммунология, 1999, №4, стр.9-13
176. Симбирцев А.С., Черкушевич И.И. Рекомбинантный интерлейкин-1/3 (беталейкин) в лечении хронического гнойного среднего отита. //Новости оториноларингологии и логопатологии, 1999, №3(19), стр.58-61
177. Смердов Г.М., Шабашов К.С. Иммунокорригирующая терапия больных хроническим тонзиллитом. //Вестник оториноларингологии, 1988, №1, стр.34-37
178. Смердов Г.М., Шабашов К.С. Иммунологические показатели небных миндалин у больных хроническим тонзиллитом. //Вестник оториноларингологии, 1988, №2, стр.41-45
179. Смородинцев А.А. Факторы неспецифической резистентности при вирусных инфекциях. JL, 1980, стр.12-39
180. Снегур Е.А. Связь хронического тонзиллита с заболеваниями внутренних органов в зависимости от возраста и пола больных. //Журнал ушных, носовых и горловых болезней, 1978, №4, стр.35-41
181. Снимщикова И.А. Иммунопатогенетическая и клиническая характеристика эффективности локальной иммунокоррекции при некоторых гнойно-воспалительных заболеваниях. Курск, 2001, Дисс.Докт.
Курск, 2001, Дисс.Докт.
182. Соколов Я.А., Миглан В.Я., Гардовска Д.Х. Иммунологическое состояние у детей, страдающих рецидивирующими ангинами. //В кн.: Материалы II конференции детских оториноларингологов СССР, Москва, 1989, стр.126-127
183. Солдатов И.Б. Консервативное лечение хронического тонзиллита. Вестник оториноларингологии, 1969, №4, стр. 10-20
184. Солдатов И.Б. Хронический тонзиллит и другие очаги инфекции верхних дыхательных путей. //В кн.: Труды VII Съезда отоларингологов СССР, М., 1975, стр.60-65
185. Солдатов И.Б., Митин Ю.В., Пияков В.П. Показатели иммунологической реактивности при хроническом тонзиллите и ее регуляция иммуномо-дулятором левамизол. //В кн.: Иммунология и аллергия, 1987, стр.64-67
186. Сосин И.Н. Физико-фармакологические методы лечения и профилактики. Минск, 1979
187. Стальмахович В.Н., Потемкин М.И., Бардымова Д.Ю., Юрков П.С., Антошкина Е.П., Бочкарева А.К., Стоянов Н.Н., Михайлов Н.И. Хирургические аспекты лимфаденопатий у детей. //Сибирский медицинский журнал, 2000, 21, №2, стр. 24-26
//Сибирский медицинский журнал, 2000, 21, №2, стр. 24-26
188. Староха А.В., Кусков В.В. Роль иммунодиагностики в дифференцированном подходе к лечению хронического тонзиллита. //В кн.: Современные вопросы диагностики и лечения в оториноларингологии, Москва, 1983, стр.114-117
189. Стефани Д.Е., Вельтищев Ю.Е. Клиническая иммунология детского возраста. Киев, 1977, 234 с.
190. Суслов А.П. Макрофаги и противоопухолевый иммунитет. //В книге: Итоги науки и техники. Серия «Онкология». М., ВИНИТИ, 1990, 19, стр.5660
191. Сухих Г.Т., Малайцев И.И., Богданова И.М. Интерлейкин-2 и его возможная роль в патогенезе стрессорных изменений иммунной системы. //В кн.: Доклады Академии наук СССР, 1984, том 278, №3, стр.762-765
192. Сытник И.А., Береговой Д.В., Ковалик П.В. Микрофлора миндалин при хроническом тонзиллите и ее чувствительность к прополису. //Журнал ушных, носовых и горловых болезней, 1986, №4, стр.8-11
193. Тарасов Д.И. О показаниях к тонзилэктомии у детей раннего возраста. //В кн.: Материалы V научно-практической конференции отоларингологов Молдавии, Кишинев, 1973, стр.6-8
//В кн.: Материалы V научно-практической конференции отоларингологов Молдавии, Кишинев, 1973, стр.6-8
194. Тарасов Д.И., Лопатин B.C., Лебедев К.А., Авдеева B.C. Роль иммунологического обследования в диагностике хронического тонзиллита. //Вестник оториноларингологии, 1984, №3, стр.38-41
195. Ташпулатова З.М. Вирусологические исследования при хроническом тонзиллите. //В кн.: Актуальные вопросы оториноларингологии, Ташкент, 1980, стр.112-114
196. Ташпулатова З.М. Клинико-вирусологическое исследование до и после тонзилэктомии у детей, страдающих хроническим тонзиллитом и респираторными заболеваниями. Москва, 1979, Дисс.Канд.
197. Тимофеева Г.И. Клинико-лабораторное обоснование лечения детей с регионарным шейным лимфаденитом на фоне хронической патологии лим-фоидного кольца глотки. СПб, 2000, Автореф. Дисс. Канд.
198. Филатов В.Ф. Некоторые закономерности соотношения дефицита барьерной функции миндалин и системного иммунитета при хроническом тонзиллите. //Вестник оториноларингологии, 1987, №3, стр. 61-63
61-63
199. Филатов В.Ф., Дикий И.Л., Яковенко В.Д., Шевелева Н.И. К вопросу фармакотерапии больных хроническим тонзиллитом. //Журнал ушных, носовых и горловых болезней, 1989, №6, стр. 17-20
200. Филев Л.В., Попов В.Г., Волчек Н.В. Особенности функциональной активности моноцитов при вирусном гепатите. //Журнал микробиологии, эпидемиологии и иммунобиологии, 1985, №8, стр.61-65
201. Филичкина Н. С. Локальная иммунокоррекция аутоцитокинами и суперлимфом в комплексном лечении эндогенных увеитов. Москва, 2004, Автореф. Дисс. Канд.
202. Фисенко А.П. Цитомегаловирусная инфекция у детей. Современные методы диагностики и лечения. Москва, 1996, Дисс. Докт.
203. Фрейдлин И.С. Ключевая позиция макрофагов в цитокиновой регуля-торной сети. //Иммунология, 1995, №3, стр.44-48
204. Фрейдлин И.С. Система мононуклеарных фагоцитов. М., 1984, 272 с.
205. Фрейдлин И.С. Цитокины в клинике. //В сб. трудов: Современные проблемы аллергологии, клинической иммунологии и иммунофармакологии.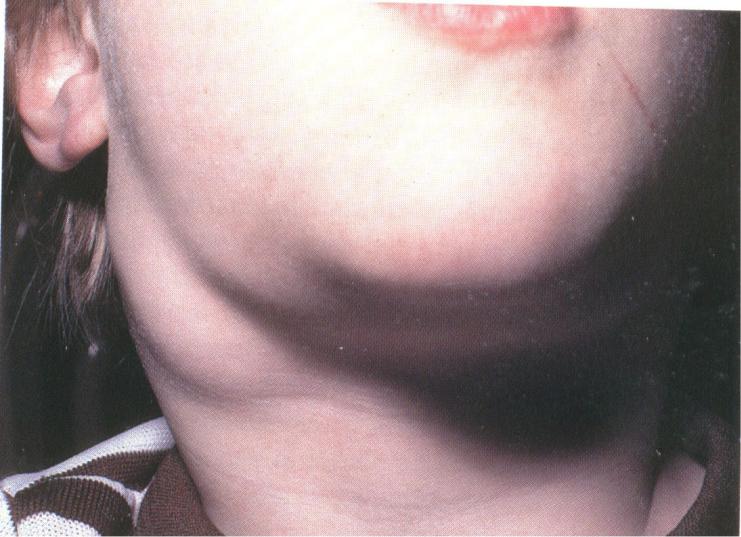 21-24 сентября 1998 Москва, стр.104 112
21-24 сентября 1998 Москва, стр.104 112
206. Фрейдлин И.С., Кузнецова С.А. Иммунные комплексы и цитокины. //Медицинская иммунология, 1999, т.1, №1-2, стр.27-36
207. Хабаров А.С., Шпиготская П.А., Дергачев B.C. Цитокины в иммунном ответе в норме и патологии. Иммунокоррекция. Барнаул, 2004, 53с.
208. Ханова А.К. Оптимизация дифференциальной диагностики синдрома увеличенных периферических лимфатических узлов у детей. Уфа, 1999, Автореф. Дисс.Канд.
209. Хмельницкая Н.М., Хавинсон В.К. Возможности коррекции иммунных нарушений при патологии небных миндалин с помощью тималина. //В кн.: иммунные дисфункции. Алма-Ата, 1990, стр.7-11
210. Хмельницкий O.K. Патология лимфатических узлов. Ленинград, 1980, 24с.
211. Ходак Л.А. Цитомегаловирусная инфекция у детей. //Харьковский медицинский журнал, 1997, №1, стр.44-46
212. Холмогорова Г.Н., Малов И.В., Борисов В.А. Цитокины при инфекционных заболеваниях. //Журнал инфекционной патологии, 2001, т.8, №1, стр.67-75
213. Царегородцев А.Д., Косульников Н.Н., Хайруллина Р.Я., Анохин В.А. Аденовирусно-бактериальная сенсибилизация клеток крови у детей, больных хроническим тонзиллитом. //Вестник оториноларингологии, 1983, №2, стр.36-38
Царегородцев А.Д., Косульников Н.Н., Хайруллина Р.Я., Анохин В.А. Аденовирусно-бактериальная сенсибилизация клеток крови у детей, больных хроническим тонзиллитом. //Вестник оториноларингологии, 1983, №2, стр.36-38
214. Цыганов А.И., Архангельская Ж.Г., Визиренко Л.В., Перебатова М.А., Крыжанова В.Г. Социально-экономическая эффективность лечебно-профилактических мероприятий. //Журнал ушных, носовых и горловых болезней, 1982, №5, стр.50-55
215. Черкасский Б.Л. Инфекционные и паразитарные болезни человека: Справочник эпидемиолога. М., 1994, стр.392-394
216. Черныш А.В. Антигены HLA и хронический тонзиллит. //В кн.: Актуальные вопросы оториноларингологии и логопатологии, Санкт-Петербург, 1996, стр.82-85
217. Черныш А.В., Гофман В.Р. Хронический тонзиллит как вторичный признак иммунодефицитного состояния организма. //В кн.: XV Съезд оториноларингологов России, том II, Санкт-Петербург, 1995, стр.163-167
218. Чешик С.Г., Малышева Н.А., Иванова JI.A., Мартынова В. Н., Стаханова В.М. Цитомегаловирусная инфекция у женщин репродуктивного фозра-ста с отягощенным акушерским анамнезом. //Журнал микробиологии, 1996, №6, стр.47-49
Н., Стаханова В.М. Цитомегаловирусная инфекция у женщин репродуктивного фозра-ста с отягощенным акушерским анамнезом. //Журнал микробиологии, 1996, №6, стр.47-49
219. Чиковани Н.В. Морфо-функциональные особенности лимфоидной ткани небных миндалин в различных возрастных группах. Тбилиси, 1988, Автореф. Дисс. Канд.
220. Чумаков Ф.И., Хмелева Р.И. О патологии лимфатических узлов головы и шеи. //Вестник оториноларингологии, 2002, №6, стр.27-29
221. Шабашов К.С. Обоснование иммунокорригирующей терапии больных хроническим тонзиллитом. Куйбышев, 1985, Автореф. Дисс. Канд.
222. Шагова B.C. Противоорганные антитела у больных хроническим тонзиллитом. //Журнал ушных, носовых и горловых болезней, 1981, №3, стр.1316
223. Шеврыгин Б.В., Леонтьева Т.Н. Лечение хронического тонзиллита у детей. Москва, 1982
224. Шейбак В.М., Шейбак М.П. Болезнь Кошачьей царапины. //Здравоохранение, 2000, 38, стр. 14-15
225. Шукурян А.К. Клинико-лабораторные параллели и их диагностическое значение при различных формах хронического тонзиллита. Москва, 1984, Автореф. Дисс. Канд.
Москва, 1984, Автореф. Дисс. Канд.
226. Шукурян К.Г., Варданян А.С., Арутюнян Г.А., Захарян Р.Г., Азнаурян А.С. Влияние ультразвуковой терапии на сосудисто-тканевую проницаемостьпри хроническом тонзиллите. //Журнал ушных, носовых и горловых болезней, 1980, №3, стр.5-7
227. Шустицкая А.С. Особенности функциональной активности фагоцитов и цитокинов у больных острым верхнечелюстным синуситом. //Локальная цитокинотерапия. М., 2002, дисс. канд.
228. Яковенко Т.А. Реакция организма на криохирургическое вмешательство. //В кн.: сб.тр. Одес. Мед.ин-та: Реактивность организма в норме и при патологии, Одесса, 1976, стр.94-98
229. Яременко К.В. Адаптогены как средство профилактической медицины. Томск, 1990, 94с.
230. Agren К, Andersson U, Litton М, Funa К, Nordlander В, Andersson J The production of immunoregulatory cytokines is localized to the extrafollicular area of human tonsils.//Acta Otolaryngol. 1996May; 116(3):477-85.
231. Agren K, Andersson U, Nordlander B, Nord CE, Linde A, Emberg I, Andersson J Upregulated local cytokine production in recurrent tonsillitis compared with tonsillar hypertrophy. //Acta Otolaryngol. 1995Sep; 115(5):689-96.
//Acta Otolaryngol. 1995Sep; 115(5):689-96.
232. Andersson J, Abrams J, Funa K, Litton M, Agren K, Andersson U Concomitant in vivo production of 19 different cytokines in human tonsils. Immunology. 1994Sep; 83(l):16-24
233. Bernstein JM, Rich GA, Odziemiec C, Ballow M Are thymus-derived lymphocytes (T cells) defective in the nasopharyngeal and palatine tonsils of children? //Otolaiyngol Head Neck Surg. 19930ct; 109(4):693-700.
234. Brook I, de Leyva F Microbiology of tonsillar surfaces in infectious mononucleosis.//Arch Pediatr Adolesc Med. 1994Feb; 148(2):171-3
235. Chong K.T. Infect, and Immun., 1987, vol.55, p.668-673
236. Denis M., Campbell D., Gregg E.O. Cytokine stimulation of parasitic and microbial growth//Res. Microbiol., 1991, 142: 979-983
237. Deutsch E, Kaufman M, Nisman B, Barak V Cytokine evaluation in throat infections. //Ann Otol Rhinol Laryngol. 1998Aug; 107(8):713-6.
238. Ferrick D.A., Lohoff M., Mittrucker H.W., Bischof S., Rollinghoff M. , Мак Т. Interferon regulatory factor-1 (IRF-1) is casential for the generation of a T-helper-1 (Th-1) immune response. //In: Tolerance and autoimmunity, 1997, Keystone symp. 37
, Мак Т. Interferon regulatory factor-1 (IRF-1) is casential for the generation of a T-helper-1 (Th-1) immune response. //In: Tolerance and autoimmunity, 1997, Keystone symp. 37
239. Flint,-D; Mahadevan,-M; Barber,-C; Grayson,-D; Small,-R Int-J-Pediatr-Otorhinolaryngol. 2000 Jul 14; 53(3): 187-94
240. Fonseca-Aten M, RTos AM, MejTas A, ChTYvez-Bueno S, Katz K, GTimez AM, McCracken GH, Hardy RD Mycoplasma pneumoniae induces host-dependent pulmonary inflammation and airway obstruction in mice. //Am J Respir Cell Mol Biol. 2005Mar; 32(3):201-10.
241. Gokinen K., Pajarre S., Palva A., Sipila P. J. Laryngol. Otol., 1976, 105(3):209-10
242. Haas H Antibiotherapy in children with atypical bacterial infections. //ArchPediatr. 2005Apr; 12 Suppl l:S45-8
243. Hansen K.K., Backer V., Skinhoj P. Ugeskr. Laeger., 1993, vol.155, №35, 2679-2683
244. Hashiguchi K, Ogawa H, Kazuyama У Seroprevalence of Chlamydia pneumoniae infections in otolaryngeal diseases. //J Laryngol Otol.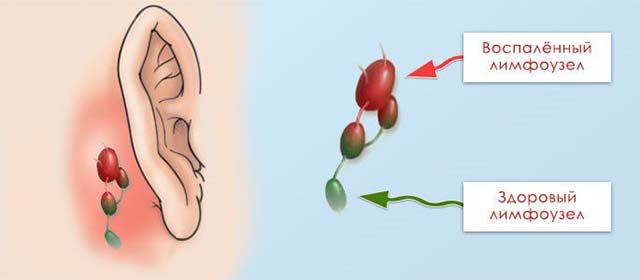 1992Mar; 106(3):208-10.
1992Mar; 106(3):208-10.
245. Holden H.B. Practical cryosurgery, 1978, 168, p.l 1
246. Hone SW, Moore J, Fenton J, Gormley PK, Hone R The role of Chlamydia pneumoniae in severe acute tonsillitis. //J Laryngol Otol. 1994Feb; 108(2): 135-7
247. Hou AC, Lu Y, Sha L, Liu LG, Shen J, Xu Y T(h2) and T(h3) cells in children with mycoplasma pneumonia. //Zhonghua Er Ke Za Zhi. 2003Sep; 41(9):652-6
248. Huminer D, Pitlik S, Levy R, Samra Z Mycoplasma and Chlamydia in adenoids and tonsils of children undergoing adenoidectomy or tonsillectomy. //Ann Otol Rhinol Laryngol. 1994Feb; 103(2): 135-8.
249. Kabra SK, Lodha R, Broor S, Chaudhary R, Ghosh M, Maitreyi RS Etiology of acute lower respiratory tract infection. //Indian J Pediatr. 2003Jan; 70(l):33-6
250. Karajannis MA, Hummel M, Anagnostopoulos I, Stein H Strict lymphotropism of Epstein-Barr virus during acute infectious mononucleosis in nonimmunocompromised individuals. //Blood. 1997Apr; 89(8):2856-62
251. Kataoka T, Enomoto F, Kim R, Yokoi H, Fujimori M, Sakai Y, Ando I, Ichikawa G, Ikeda К The effect of surgical treatment of obstructive sleep apnea syndrome on the plasma TNF-alpha levels. //Tohoku J Exp Med. 2004Dec; 204(4):267-72.
Kataoka T, Enomoto F, Kim R, Yokoi H, Fujimori M, Sakai Y, Ando I, Ichikawa G, Ikeda К The effect of surgical treatment of obstructive sleep apnea syndrome on the plasma TNF-alpha levels. //Tohoku J Exp Med. 2004Dec; 204(4):267-72.
252. Kato T, Ichihara K, Terada K, Matsuda N Multivariate analysis of the associations between laboratory data and clinical features among patients with infectious mononucleosis syndrome. //Rinsho Byori. 19980ct; 46(10): 1056-60
253. Kerakawauchi H, Kurono Y, Mogi G Immune responses against Streptococcus pyogenes in human palatine tonsils. //Laryngoscope. 1997May; 107(5):634-9
254. Krech U. et al. Infection, 1976, v.4, 33-36
255. Lilja M, Stenfors LE bit J Pediatr Otorhinolaryngol. 1998Sep; 45(1): 15-20
256. Lisignoli G, Pozzi C, Toneguzzi S, Tomassetti M, Monaco MC, Facchini A Different pattern of cytokine production and mRNA expression by lymphoid and non-lymphoid cells isolated from human palatine tonsil. //Int J Clin Lab Res. 1998; 28(l):23-8.
1998; 28(l):23-8.
257. Maecker HT, Maino VC Analyzing T-cell responses to cytomegalovirus by cytokine flow cytometry. //Hum Immunol. 2004May; 65(5):493-9
258. Mardh PA, Hovelius B, Nordenfelt E, Rosenberg R, Soltesz LV The incidence and aetiology of respiratory tract infections in general practice—with emphasis on Mycoplasma pneumoniae. //Infection. 1976; 4(1 Suppl):40-8.
259. May M Neck masses in children: diagnosis and treatment. //Pediatr Ann. 1976Aug; 5(8):518-35
260. Meyer G.A., Koburg E. Die Tonsille des lymphozitares Organ. //Acta Otolaryng., 1967, 63, 2-3, 229-237
261. Nakajama R., Brubaker R.R. Association between virulence of Yersinia pestis and suppression of gamma interferon and tumor necrosis factor alpha. //Infect. Immun. 1993, 61:23-31
262. Narita M Evaluation of ELISA kits for detection of Mycoplasma pneumoniae—specific IgG, IgA, IgM antibodies on the diagnosis of Mycoplasma pneumoniae infection in children. //Kansenshogaku Zasshi. 2005Jul; 79(7):457-63.
263. Neyer L., Grunig G., Fort M., Remington J.S., Rennick D., Hunter C.A. Role of interleukin-10 in regulation of T-cell-dependent and T-cell-independent mechanisms of resistance to Toxoplasma gondii. //Infect. Immun. 1997, 65: 16751682
264. Nishikawa Y, Shibata R, Ozono Y, Ichinose H, Miyazaki M, Harada T, Kohno S Streptococcal M protein enhances TGF-beta production and increases surface IgA-positive В cells in vitro in IgA nephropathy. //Nephrol Dial Transplant. 2000Jun; 15(6):772-7.
265. Ogawa H, Hashiguchi K, Kazuyama Y Tonsillitis associated with Chlamydia trachomatis and antimicrobial therapy with rokitamycin. //Kansenshogaku Zasshi. 1990Dec; 64(12):1535-41
266. Ogawa H, Hashiguchi K, Kazuyama Y, Masuda H, Yamazaki Y Respiratory tract diseases due to Chlamydia pneumoniae. //Nippon Jibiinkoka Gakkai Kaiho. 1991Mar; 94(3):351-6.
267. Ogawa H, Yamazaki Y, Hashiguchi К Chlamydia trachomatis: a currently recognized pathogen of tonsillitis. //Acta Otolaryngol Suppl. 1988; 454(): 197-201.
1988; 454(): 197-201.
268. Pannuti CS, Vilas Boas LS, Angelo MJ, Amato Neto V, Levi GC, de Mendonca JS, de Godoy CV. Cytomegalovirus mononucleosis in children and adults: differences in clinical presentation. //Scand J Infect Dis.l985;17(2):153-6
269. Passdoli D, Damiani V, Passdoli GC, Passdoli FM, Boccazzi A, Bellussi L Structural and immunological characteristics of chronically inflamed adenotonsillar tissue in childhood. //Clin Diagn Lab Immunol. 2004Nov; 11(6):1154-7
270. Pichichero ME Group A beta-hemolytic streptococcal infections. //Pediatr Rev. 1998Sep; 19(9):291-302
271. Pichichero ME Group A streptococcal tonsillopharyngitis: cost-effective diagnosis and treatment. //Ann.Emerg.Med. 1995Mar;25(3):390-403
272. Rahal,-A; Abela,-A; Arcand,-P-H; Quintal,-M-C; Lebel,-M-H; Tapiero,-B-F Laryngoscope. 2001 Oct; 111(10): 1791-6
273. Ress R.C. Cytokines: their role in regulating immunity and the response to infection. //Rev. Med. Microbiol. 1992, 3: 9-14
274. Rudack C, Sachse F Biologically active neutrophil chemokine pattern in tonsillitis. //Clin Exp Immunol. 2004Mar; 135(3):511-8.
Rudack C, Sachse F Biologically active neutrophil chemokine pattern in tonsillitis. //Clin Exp Immunol. 2004Mar; 135(3):511-8.
275. Sachse F, Ahlers F, Stoll W, Rudack С Neutrophil chemokines in epithelial inflammatory processes of human tonsils. //Clin Exp Immunol. 2005May; 140(2):293-300
276. Saravanappa, Natarajan; D’ESPO Final Programme and Book of Abstracts, //8th International Congress of Paediatric otorhinolaringology 11-14 Sept 2002, 145
277. Shenoy VD, Upadhyaya SA, Rao SP, Shobha Kb Mycoplasma pneumoniae infection in children with acute respiratory infection. //J Trop Pediatr. 2005Aug; 51(4):232-5
278. Smith A. Biological effects of freezing and supercooling, 1961, 61
279. Smith R.S. The cytokine theory of headache. //Med. Hypotheses. 1992, 39: 168-174
280. Smith R.S. The macrophage theory of depression. Med. Hypotheses. 1991, 53: 298-306
281. Snydman D.R. Rev.Infect.Dis., 1990, vol.2, suppl.7, 839-848
282. Srifuengfung S, Techachaiwiwat W, Dhiraputra С Serological study of Mycoplasma pneumoniae infections.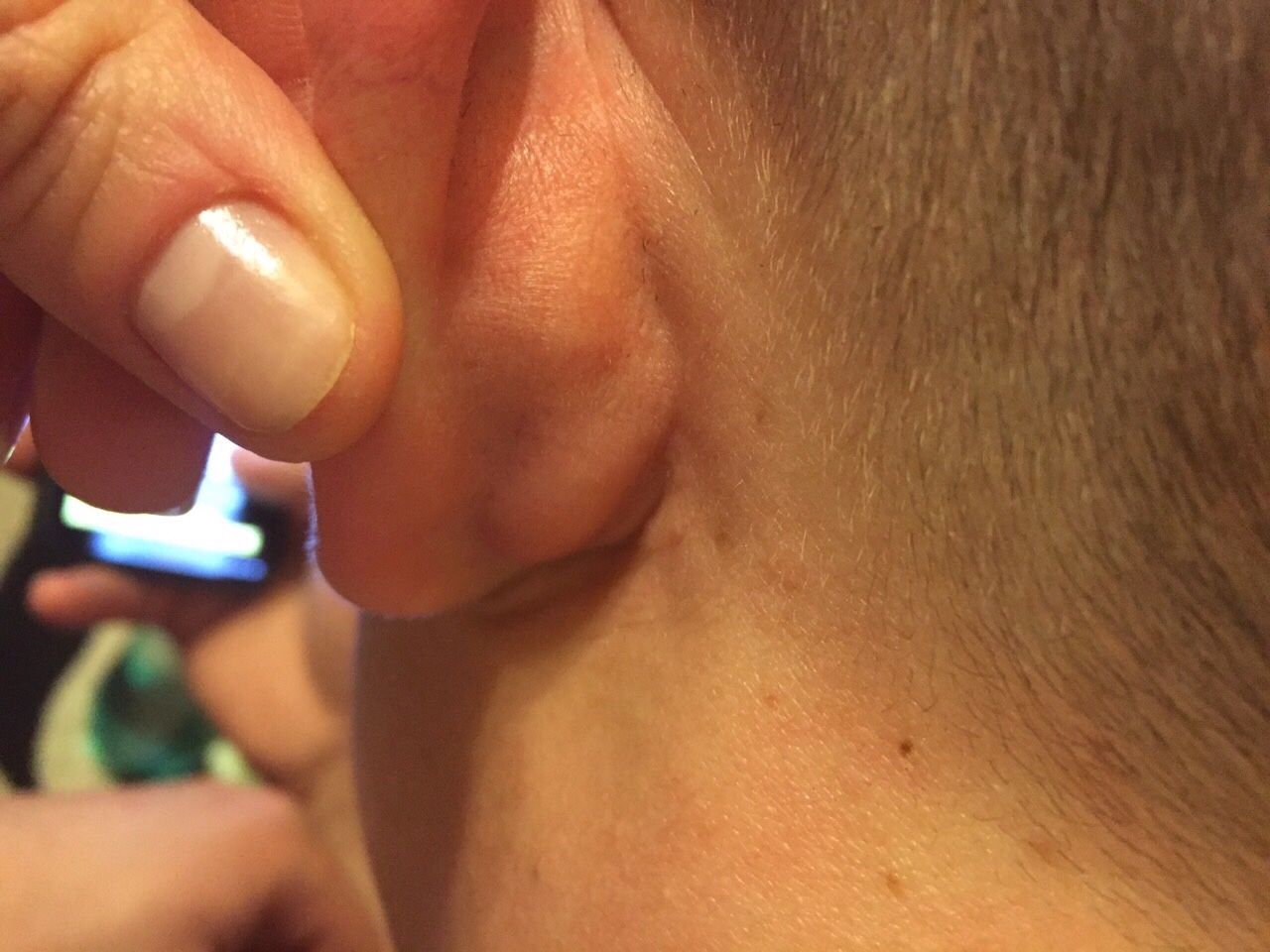 //J Med Assoc Thai. 2004Aug; 87(8):935-8
//J Med Assoc Thai. 2004Aug; 87(8):935-8
283. Stenfors LE et al. Immunoglobulin-coated bacteria on the tonsillar surface during infectious mononucleosis. //J Laryngol Otol. 1996Apr; 110(4):339-42
284. Stenfors LE, Bye HM Bacterial coating with immunoglobulins on the palatine tonsils during infectious mononucleosis: immunocytochemical study with gold markers. //J Laryngol Otol. 2001Feb; 115(2):101-5
285. Sunaga H, Oh M, Takahashi N, Fujieda S Infection of Haemophilus parainfluenzae in tonsils is associated with IgA nephropathy. //Acta Otolaryngol Suppl. 2004Dec; (555): 15-9.
286. Surjan J., Surjan M. Further investigations into the immunological role of tonsils. //Acta otolaryngol., 1972, 73, 2-3, 222-226
287. Tabuta Т., Katsurahara Т., Enomoto Т., Kitashoji N., Tanaka S. Immunological function of human tonsil., //Acta Otolaryng.,1975,80,5-6,474-478
288. Tryon Y.V., Baseman J.B. Pathogenic determinants and mechanisms. //In: Mycoplasma — molecular, biology and pathogenesis. Washington: Amer. Soc. Microbiol. 1992, 457-471
Washington: Amer. Soc. Microbiol. 1992, 457-471
289. Uhl F., Newton R.C., Ctirit F., Sandlin G., Horuk R. Identification of IL-1 receptors on human monocytes. //J. Immunol. 1989, 142: 1576-1581
290. Unal M, Ozttjrk С Effect of tonsillectomy on serum concentrations of interleukins and TNF-alpha in patients with chronic tonsillitis. //ORL J Otorhinolaryngol Relat Spec. 2002 Jul-Aug; 64(4):254-6
291. Wakashima J, Harabuchi Y A study of cytokine in palatine tonsil—flow cytometric analysis of cytokine production in tonsillar mononuclear cells. //Nippon Jibiinkoka Gakkai Kaiho. 1999Feb; 102(2):265-76
292. Wakashima J, Harabuchi Y, Shirasaki H A study of cytokine in palatine tonsil—cytokine mRNA expression determined by RT-PCR. //Nippon Jibiinkoka Gakkai Kaiho. 1999Feb; 102(2):254-64
293. Wierniewska-Ligier M, Woerniakowska-Gesicka T, Sobaevska A, Wierzbicka E Extrapulmonary complications of Mycoplasma pneumoniae infections.//Przegl Lek. 2003; 60(12):832-5
294.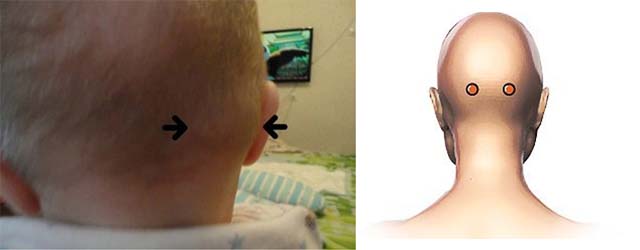 Zimecki M. Cytokiny w regulacji od powiedz: immunologicznej. //Kosmos (RP) 1992, 41: 439-449
Zimecki M. Cytokiny w regulacji od powiedz: immunologicznej. //Kosmos (RP) 1992, 41: 439-449
Воспаление заушных лимфоузлов на шее. Воспаление лимфоузлов за ухом. Расположение заушных лимфоузлов
Совершенно любой человек хоть раз в жизни сталкивался с . Явление подобного рода – практически всегда несамостоятельный недуг, а лишь выраженная симптоматика на наличие в организме инфекции. Связано это с тем, что лимфосистема, аденоиды, селезенка и ряд других органов представляют собой защитный барьер, который отвечает за выявление и своевременную нейтрализацию неблагоприятной микрофлоры, появившейся в организме человека.
Зачастую локализация воспаления лимфоузлов косвенно указывает на ту часть тела, где имеется патология. Поэтому при поражениях инфекцией верхней части тела обязательному воспалению подвергаются шейные и заушные лимфоузлы. Более подробно о воспалительных процессах последних поговорим в сегодняшней статье.
Лимфоузлы – это основа лимфатической системы человеческого организма, которая необходима для своевременной реакции на появление в нем инфекции. Сущность этой реакции заключается в том, что, мгновенно выявив неблагоприятную микрофлору, именно лимфатические узлы запускают процесс продуцирования иммунных клеток, большей частью из которых являются лимфоциты.
Сущность этой реакции заключается в том, что, мгновенно выявив неблагоприятную микрофлору, именно лимфатические узлы запускают процесс продуцирования иммунных клеток, большей частью из которых являются лимфоциты.
Организованная защита организма отдаёт все силы на борьбу с инфекцией, после чего функционирование и отдельных лимфоузлов, и всей иммунной системы приходит в норму.
Специфика работы в организме человека определяет главную и единственную причину их воспаления, а именно – наличие в организме неблагоприятной микрофлоры (от вредных бактерий до опаснейших вирусов или грибков). Естественно, инфекция любого рода отрицательно сказывается на состоянии организма, провоцируя развитие заболеваний, а при более неудачном исходе событий для заболевшего поражает и защитные органы (например, те же лимфоузлы).
Воспалительный процесс лимфатического узла подразделяют на два больших вида:
- Лимфаденопатия – временная и естественная реакция лимфосистемы на появление в организме инфекции, не проявляющаяся в поражении самих лимфоузлов.

- – воспаление тканей лимфоузла, из-за заражения их тканей попавшей в организм инфекцией.
Воспаление узлов лимфосистемы происходит по месту локализации заражения (за редким исключением). Основными причинами лимфаденопатии или лимфаденита лимфоузлов за ухом являются:
- инфекционные недуги ротовой полости, пазух черепа, ушей или дыхательной системы
- развитие серьезных заболеваний, затрагивающих весь организм (от краснухи до СПИДа или туберкулеза)
- усиленное формирование раковых клеток в организме
- травматические или структурные поражения лимфатических узлов
- аллергическая реакция
- алкогольная или наркотическая зависимости
Стоит отметить, что серьезность проблемы, спровоцировавшей воспалительный процесс в лимфосистеме, напрямую влияет на степень воспаления и проявляемых болевых ощущений. В большинстве случаев с подобной патологией наблюдается тенденция – чем серьезней поражение организма, тем сильней ответная реакция иммунной системы.
Симптоматика проблем с ушными лимфоузлами
Воспаление лимфоузлов – это процесс, протекающий одновременно с иными патологиями организма. Вследствие этого что симптоматика воспалительного процесса, что признаки имеющегося у человека недуга накладываются друг на друга и проявляются совместно.
Типовые симптомы подобной проблемы таковы:
- непосредственно увеличение лимфатических узлов за ухом до 1-5 сантиметров в диаметре
- отвердение лимфоузлов (в норме они практически не прощупываются)
- болевые ощущения в области воспаления
- гиперемия кожи в зоне воспалительного процесса
- постоянная слабость
- при сильных поражениях наблюдаются – повышенная температура, боли в ЛОР-органах или сыпь на коже
При появлении описанной симптоматики достаточно удостовериться в том, что воспаление лимфоузлов реально имеет место. Для этого проводится пальпационная процедура по ощупыванию лимфатических узлов за ушами и на шее (как правило, они увеличиваются вместе).
В норме, лимфоузлы прощупываются очень слабо, либо вообще не чувствуются при пальпации, помимо этого прикосновения не доставляют какого-либо дискомфорта.
Если нечто подобное наблюдается с нарушениями, значит – нужно организовать терапию и воспаленных лимфоузлов, и причины их воспаления.
Опасность явления и возможные осложнения
Основа в лечении воспалительного процесса лимфосистемы – это определение причины патологии и ее устранение. В ситуациях, когда патогенез и проявление проблемы относительно неопасны ( , и т.п.), самолечение допустимо.
Однако в более тяжелых случаях с сильным и крайне болезненным опуханием лимфоузлов лучше не рисковать и обратиться за помощью к профессионалам.
На повышенную опасность проблемы, как правило, указывают следующие симптомы:
- долговременное и плохо проходящее повышение температуры тела
- сильный кашлевой рефлекс
- нарушение дыхательной функции
- озноб, усиленные сонливость и слабость
- сыпь или пятна на кожном покрове
- частые головные боли или даже головокружение
- активизация рвотного, тошнотного рефлексов или диареи
При наличии 2-3 признаков из описанных выше требуется как можно быстрее обратиться к врачу. Не забывайте, что только в профильном учреждении возможно проведение требующихся анализов и обследований для выявления первопричины воспаления лимфатических узлов за ухом.
Подробнее о том. что такое лимфоузлы и какие функции они выполняют можно узнать из видео:
Почему давит на уши и болит голова?
Отсутствие своевременной и должной терапии воспалительного процесса лимфосистемы – это прямая дорога к появлению осложнений, которые, к слову, в перспективе способны вызвать летальный исход. Осложнения напрямую зависят именно от характера поражения организма. Наиболее типовыми из них считаются:
- хронические недуги дыхательных путей, пазух черепа или ушей
- заражение большей части организма поначалу не серьезной инфекцией и развитие серьезнейших патологий (от сыпи до сепсиса)
- усиленное развитие или течение раковых патологий
- осложнения хронических заболеваний
- необратимые изменения в пораженных частях лимфатической системы
Пожалуй, многие согласятся с тем, что с учетом риска появления подобных осложнений игнорировать терапию воспаленных лимфоузлов очень нерационально, а иногда и опасно для жизни.
Диагностика
Обращаться с проблемой воспалительного процесса лимфоузлов требуется к одному из следующих специалистов:
- Инфекционист.
- Врач общей практики.
- Семейный специалист.
Любой доктор, в первую очередь, проведет грамотную диагностику патологии, а уже после этого направит человека к профильному специалисту. Зачастую обследование носит общий характер и состоит из следующих процедур:
- Сбора анамнеза (беседа с пациентов относительно его недуга и проявляемой симптоматики, а также изучение его истории болезней).
- Пальпация пораженных лимфоузлов.
- Проведение анализов крови.
По результату представленных диагностик специалист направит больного к врачу, профилирующему лечение предположительной причины его недуга. Новый доктор уже может назначить дополнительные обследования с учетом характера патологии пациента. В подобных случаях нередко прибегают к углубленным анализам крови, мочи и инструментальным обследованиям внутренних органов
Методы терапии
Лечение зависит от причины и стадии лимфаденита!
Так как воспаление заушных лимфоузлов – в подавляющем числе случаев не самостоятельный недуг, а лишь реакция на инфекцию в организме, то его устранение начинается с избавления от последней.
Главный принцип терапии воспалительного процесса заключается в следующем:
- Во-первых, требуется определить причину воспаления.
- Во-вторых, устранить ее и укрепить иммунитет пациента.
Если с первым аспектом лечения мы уже ознакомились выше, то относительно второго могут возникнуть некоторые вопросы. Для их устранения рассмотрим базовые медикаменты, которые используются для терапии воспалительного процесса в лимфосистеме:
- антибиотики — для устранения бактериальной инфекции
- противовирусные средства – для борьбы с вирусами
- противогрибковые препараты – для терапии грибковых патологий
- антигистаминные медикаменты – для устранения аллергической реакции
- лекарства против неприятной симптоматики (от головной боли до кашля) – используются при наличии конкретных признаков, ухудшающих уровень жизни больного
- стимуляторы иммунитета и витамины – требуются при лечении любых воспалений лимфатических узлов
Конкретное лечение организуется с учетом особенностей каждого индивидуального случая и исключительно по итогам проведенной диагностики. Отметим, что не исключено использование и народных средств, но только после консультации с лечащим специалистом.
Увеличение лимфоузлов за ухом – защитная реакция организма, которая возникает в ответ на онкологические и инфекционные процессы в организме, а именно в области уха, ротовой полости и носоглотки. не только увеличиваются, но и становятся болезненными. Кожный покров гиперемируется и появляется выраженная отечность. В данном случае речь может идти о заушном лимфадените либо локальной форме лимфаденопатии.
Особенности лимфатической системы
Человеческого организма представляет собой , которые предназначены для циркуляции лимфы (межклеточной жидкости). Защитная функция обусловлена выработкой антител и лимфоцитов. В норме узлы в размерах не более 0,5-5,0 см. они омываются межклеточной жидкостью, которая поступает из внутренних органов и структур, расположенных рядом.
Заушные лимфоузлы вдоль височной кости, в области ушной вены. При отсутствии патологических процессов в организме они не прощупываются и визуально не определяются. У человека в данной области имеется 4 защитные капсулы. Если имеет место увеличение их в размерах, то речь идет о воспалительном процессе в регионарных органах или тканях. Околоушные лимфоузлы, в том числе преаурикулярный лимфатический узел, очищают межклеточную жидкость из области височной и теменной части головы. Они имеют прямую связь со структурами шеи и слюнными железами.
Схема лимфатических желез в районе ушей: 1) преаурикулярный; 2) заушные; 3) околоушные
Лимфатические структуры представляют собой своеобразный фильтр, который предназначен для уничтожения и выведения из организма инородных тел и микроорганизмов. Если в крови имеется циркуляция чужеродных агентов, то в области узлов происходит активная выработка лимфоцитов. Это приводит к тому, что они в размерах и становятся достаточно болезненными.
Может возникнуть в любом возрасте. Обратите внимание, что только у детей дошкольного возраста имеется предрасположенность к лимфадениту. Связано это с тем, что у них иммунная система недозревшая. Внутренние капсулы практически не уплотнены и не имеют перегородок, что приводит к тому, что даже незначительное количество патогенных или чужеродных микроорганизмов или структур приводит к их увеличению.
Причины увеличения
Если увеличен лимфоузел за ухом, то речь идет о наличии каких-либо патологических нарушений. В данном случае следует первым делом установить причину происходящих в организме изменений и устранить ее. Только после этого следует приниматься за симптоматику. В противном случае избавиться от проявлений удастся только на короткий срок.
Почему увеличиваются лимфоузлы за ушами? Речь идет о течении острых или скрытых патологических процессов в области уха, темени, затылка, сосцевидного отростка или слюнных желез. С током лимфы в области капсул проникают токсины и микроорганизмы, которые являются возбудителями различных заболеваний.
При увеличении лимфоузлов за ухом причины могут быть связаны со следующими факторами:
- Снижение защитных функций организма.
- Патологии органов слуха, например фурункул, отит, евстахеит и др.
- Воспаление в области носоглотки (ринит, синусит, ринофарингит).
- Инфекции ротовой полости и горла – стоматит, кариес, фарингит, болезни слюнных желез.
- ОРВИ и простуды, при которых имеет место сильный насморк.
- Специфические заболевания инфекционной природы – краснуха, токсоплазмоз, паротит и др.
Обратите внимание, что увеличиться преаурикулярные лимфоузлы под ухом могут и при неврологических отклонениях, при которых увеличивается кровоснабжение в области головного мозга. Лимфаденопатия может развиться на фоне грибкового поражения, аллергической реакции и злокачественного процесса в области шеи или головы.
Увеличиваться лимфатические структуры чаще всего могут у лиц, страдающих такими аутоиммунными нарушениями, как ВИЧ и СПИД. Более других подвержены развитию лимфаденита и лимфаденопатии те люди, которые имеют генетическую предрасположенность, а также страдают системными эндокринными нарушениями в виде ревматоидного артрита или системной волчанки.
Взрослым гораздо проще поставить диагноз, чем детям. Обусловлено это тем, что у пациентов могут увеличиться узлы в области ушей даже на фоне таких незначительных факторов, как обычная простуда. В данном случае симптоматика проходит самостоятельно в течение 1-2 недель и не требует дополнительной медикаментозной коррекции.
Классификация заболевания
Увеличение ушного лимфоузла может происходить различно. Специалисты выделяют следующие виды патологического процесса:
- Катаральный. В данном случае нагноения отсутствуют, появляется сильная боль, н внешние изменения со стороны кожного покрова не наблюдаются.
- Гнойный. Сопровождается повышением температуры тела, резкими болевыми ощущениями, симптомами интоксикации организма, гиперемией и отеками. Лимфатический узел в данном случае сильно увеличивается в размерах.
- Геморрагический. Полость узла насыщается кровяным содержимым, что связано с дисфункцией капилляров. Данная форма заболевания характерно преимущественно для таких серьезных случаев, как сибирская язва и чума.
Хронический воспалительный процесс возникает только тогда, когда лимфаденопатия протекает на протяжении 1-2 месяцев, и больной не получает необходимое лечение. Если содержимое лимфатического узла проникает в мягкие ткани, которые располагаются рядом с ним, то речь идет об аденофлегмоне. При этом невозможно определить четкие границы инфильтрата. Лимфатический узел быстро достигает огромных размеров, и появляются общие проявления интоксикации организма.
Клинические проявления
Лимфадениты представляют собой воспалительную реакцию, которая развивается на фоне разрушения лимфатических узлов. Если за ухом происходит подобная реакция, то имеют место следующие симптомы:
- Отечность. За ушами кожный покров тонкий и натянутый, так как здесь располагаются твердые структуры, такие как кости черепа и сухожилия. Отек ограничивается практически со всех сторон, поэтому сама капсула растягивается и увеличивается в размерах достаточно сильно.
- Гиперемия. В районе воспалительного процесса происходит расширение кровеносных сосудов, что чревато застоями артериальной крови. Внешне данный процесс выражается покраснением кожного покрова.
- Повышение местной температуры. Чрезмерные притоки крови, вызванные активными клеточными процессами, приводит к тому, что в области воспаления появляется чувство жара.
- Болевой синдром. При сдавливании нервных окончаний в области сухожилий и кожного покрова появляется болевой синдром. При этом происходит активное выделение биологически активных веществ, выделяемых разрушающимися клеточными структурами. В данном случае боль имеет распирающий и пульсирующий характер. После того, как острый период проходит, болевой синдром отчетливо заметен только при проведении пальпации.
Вследствие дисфункции околоушных лимфатических узлов происходит задержка лимфы в области мягких тканей головы. Внешне это проявляется в виде отеков и одутловатости.
Постановка диагноза
Для того чтобы вылечить заушный лимфаденит нужно для начала установить причины его развития. Для получения расширенной информации о состоянии организма пациента врач назначает комплексную диагностику. В редких случаях для того чтобы понять в чем причины остаточно провести внешний осмотр больного. В обязательном порядке специалист пальпирует увеличенные лимфоузлы и осматривает миндалины, щитовидку и слезные железы.
Если рассматривать не осложненные формы заболевания, то лимфатические структуры спустя некоторое время восстанавливаются самостоятельно. Если же после антибактериального лечения не наблюдается улучшений, а наоборот появились осложнения, то возникает необходимость в проведении следующих исследований:
- Общий анализ крови – уровень лейкоцитов и показатель СОЭ.
- Компьютерная томография.
- Ультразвуковое исследование.
- Рентгенография.
- Биопсия.
Комплексная диагностика позволяет определить тип, стадию прогрессирования заболевания и наличие злокачественных опухолей в организме. Только после получения результатов проведенных исследований назначается медикаментозное лечение. Если увеличение лимфатического узла происходит очень быстро или лекарственные препараты не дают ожидаемого результата, то проводится хирургическая операция.
Медикаментозная терапия
С одной стороны – это следствие инфекционных заболеваний. Для начала врач принимает меры для того, чтобы устранить основную причину лимфаденита или лимфаденопатии. Для этого назначается антибактериальная терапия, которая проводится посредством препаратов широкого спектра действия: сульфаниламидами или цефалоспоринами.
В качестве дополнительных средств, снимающих симптоматику и нормализующих иммунный ответ, назначаются:
- Антигистаминные средства. Предназначены для снятия воспалительной реакции и устранения хронического воспаления. Препараты уменьшают отеки, снимая болевой синдром, и уменьшают выраженность гиперемии.
- Витаминные комплексы. Необходимы для восстановления защитных функций организма. В обязательном порядке нужно нормализовать уровень витамина С.
- Иммуномодуляторы. Средства, эффективность которых направлена на нормализацию иммунного ответа организма. Использовать можно исключительно после назначения врача.
После того, как причины будут устранены или во время основного лечения проводится физиотерапевтическое воздействие с целью устранения симптоматики заболевания и исключения вероятности развития осложнений. Среди наиболее эффективных процедур следует выделить электрофорез и облучение гелий-неоновым лазером.
Хирургическое лечение
Если увеличены лимфоузлы в районе ушей и происходит развитие гнойного процесса, то без хирургического вмешательства не обойтись. В процессе оперативного лечения происходит вскрытие капсулы и удаление гноя из поврежденных тканей. Далее проводится промывание антисептическими растворами и при необходимости установка дренажа для оттока внутренней жидкости. В сложных случаях осуществляется хирургическое удаление пораженных лимфатических узлов.
Заушные лимфатические узлы — это образования светло-розового цвета, имеющие бобовидную форму. Обычно насчитывается не более четырех. В норме их не прощупать. Выполняют дренажную функцию (защита от посторонних веществ).
Заушные лимфатические узлы — это образования светло-розового цвета, имеющие бобовидную форму. Обычно насчитывается не более четырех. В норме их не прощупать. Выполняют дренажную функцию (защита от посторонних веществ), а также защитную (предупреждают развитие онкологических процессов в ЛОР-органах).
Увеличенные лимфоузлы являются признаком скрытого или явного воспалительного процесса в этих органах. Но лимфоузлы и сдерживают быстрое распространение инфекции, поэтому некоторые заболевания могут протекать незаметно.
Какую роль выполняют лимфоузлы за ухом:
- Дренаж. Очищает организм от присутствия посторонних веществ;
- Борьба с инфекцией и атипичными клетками при образовании опухолей;
- Образование антител к возбудителям воспаления;
- Участие в обменных процессах организма. Полезные вещества переносятся к клеткам с помощью лимфы.
Увеличение заушных лимфоузлов наблюдается при онкологических заболеваниях, воспалительном процессе в организме.
Заушные лимфоузлы способны увеличиться при повышенной нагрузке при уничтожении инфекции, а также клеток опухоли. Они принимают вид достаточно плотных и болезненных узлов, имеющих разный размер. В этот период увеличивается размер вилочковой железы, миндалин, аденоидов. Они тоже принимают участие в борьбе с инфекций.
Причины заушного лимфаденита
Заушный лимфаденит (воспаление заушных лимфоузлов) развивается при лабиринтитах, отитах, тонзиллитах и ангинах, фарингитах и ларингитах, стоматитах и пародонтитах.
У детей лимфоузлы чаще всего увеличиваются при средних отитах, возникающих при ОРЗ.
Заушный лимфаденит вызывается возбудителями инфекции при попадании в лимфатический узел. Из очага воспаления они продвигаются по лимфатическим сосудам и венам. Воспалительный процесс имеет специфический или неспецифический характер.
Как протекает лимфаденит
Неспецифический лимфаденит вызывают стафилококки, кишечная палочка и стрептококки. Воспаление протекает без особенностей. Специфический заушный лимфаденит провоцируют возбудители сифилиса, туберкулеза. Его отличительной особенностью является проявление особенностей, характерных именно для этих заболеваний. Оно может быть острым или находиться в хронической стадии.
При остром заушном лимфадените лимфоузлы увеличивают в объеме, кожа под ними становится отечной и краснеет, ощущается боль. Но лимфоузлы не изменяют свою эластичность и не спаиваются с близлежащими тканями. Острая фаза протекает всегда в катаральной форме (с отсутствием гноя) и геморрагической (с выделениями гноя или кровянистых сгустков).
Катаральный лимфаденит определяется по увеличению размера и болезненности лимфоузла. Обычно кожа вокруг него не изменяется. При гнойной стадии появляется еще головная боль, недомогание, озноб, повышение температуры, покраснение и отек кожи за ухом. Лимфоузел увеличивается, вызывает резкую боль. Очень опасен. Инфекция может попасть в область зрения или в головной мозг.
Лечение заушных лимфоузлов
Перед началом лечения лимфоузлов надо четко определиться с причиной их увеличения. Это сделает специалист-отоларинголог. Причина может быть и не в воспалительном процессе. Тогда лечением должен заняться терапевт, назначив полное обследование.
Острый гнойный лимфаденит требует антибактериальной терапии. Одновременно лечится и очаг инфекции, приведший к развитию заболевания.
При отсутствии гнойного воспалительного процесса назначаются на область узлов согревающие процедуры. Их воспрещается назначать при гнойном воспалении. В этом случае проблема решается хирургическим путем (вскрытие гнойника).
При неадекватном назначении лечения острого заушного лимфаденита он переходит постепенно в хроническую стадию. При сниженном иммунитете хроническая стадия возникает с самого начала заболевания. Причиной может стать и хронический средний отит. Больного будет беспокоить общая слабость.
Увеличение лимфоузлов в заушной области говорит о наличии какой-то серьезной проблемы. Определить причину увеличения и назначить лечение может только доктор.
Лимфатическая система человека – это сеть сосудов и протоков, которая обеспечивает дренаж и возвращение межклеточной жидкости в кровеносные сосуды. Благодаря выработке лимфоцитов и антител осуществляется ее защитная функция.
Лимфатические узлы представляют собой округлые образования размером от 0,5 мм до 5 см, группы которых рассредоточены по всему телу. В зависимости от своего расположения они омываются лимфой, поступающей из близлежащих органов и тканей, поэтому такие скопления узлов называют регионарными.
Околоушные лимфоузлы расположены подкожно на височной кости вдоль задней ушной вены и у здорового человека не прощупываются. Обычно насчитывается от 1 до 4 заушных лимфоузлов. Их увеличение свидетельствует о воспалительных реакциях в близлежащих тканях.
В лимфоузлы, расположенные за ушной раковиной, собирается лимфа из теменной и височной области головы, к тому же они связаны с другими узлами в околоушной области, на шее и около слюнных желез.
Узлы лимфатической системы служат своеобразными последовательными фильтрами для очистки организма от инородных тел. При активной циркуляции чужеродных агентов в организме, для их подавления в лимфатических узлах и окружающих тканях начинают интенсивно вырабатываться лимфоциты. Такое явление приводит к значительному увеличению и болезненности узлов.
ПРОФИЛАКТИКА
Воспаление лимфатических узлов – это вторичное заболевание, обусловленное патологическими процессами, протекающими в организме, поэтому рекомендации для профилактики возможных воспалений лимфатических узлов склоняются к общим положениям для недопущения инфицирования и развития заболеваний.
Профилактические мероприятия:
- контроль общего состояния здоровья;
- своевременная санация полости рта;
- повышение сопротивляемости организма к инфекционным заболеваниям;
- предупреждение травмирования мягких тканей головы и шеи;
- немедленная обработка антисептиками ссадин и ран;
- полноценный рацион;
- активный образ жизни;
- своевременное лечение воспалительных заболеваний;
- обращение к врачу при первых признаках болезненности или увеличения лимфоузлов.
ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
Воспаление лимфоузлов, которое протекает в неосложненной, легкой форме без нагноений, имеет благоприятный прогноз. Как правило, специальной терапии не требуется, достаточно провести лечение основного заболевания. При стихании воспалительного процесса лимфатические узлы возвращаются в первоначальное состояние.
Развитие гнойных процессов в лимфоидной ткани отрицательно сказывается на ее дальнейшем функционировании и усугубляет прогноз на выздоровление.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Лимфатические узлы – важный элемент лимфатической системы человеческого организма, которые расположены за ухом. В среднем их количество насчитывается от 1 до 4 шт на каждое ухо, также они расположены в области шеи, подмышечных впадинах, паховой области.
Лимфоузлы имеют небольшой размер, на ощупь они мягкие и при здоровом состоянии их тяжело прощупать. Однако, случается и такое, что воспалились лимфоузлы за ухом и тогда они заметно увеличиваются в размере и твердеют.
Воспаление лимфоузлов имеет ряд необратимых последствий, однако перед их лечением, необходимо точно диагностировать причину появления данного образования.
Лимфоузел – это сложное строение лимфатической системы, который считается естественным фильтром в организме человека, выполняя такие жизненно важные функции, как:
- Иммунная функция. Лимфоузлы активно учувствуют в процессе кроветворения, образуя в себе лимфобласты, лимфоциты и пролимфоциты, а также иммуноглобулин. Еще они отвечают за дифференцирование лимфоцитов и формирование клеток памяти.
- Барьерная функция. Лимфоузлы помогают остановить попадание различных патогенных предметов в саму лимфу, что заставляет их постоянно функционировать.
- Обменная функция . Данная функция отвечает за процессы липидного обмена, обмена веществ, обмен белков в организме, а также за полный обмен витаминами и углеводами.
- Фильтрационная функция. Благодаря этой функции останавливается попадание различного рода бактерий, микробов, инородных клеток и частиц, токсинов и раковых клеток в организм.
- Защитная функция. Вырабатывая микрофаги, они способны уничтожать незнакомые и вредоносные вирусы и микробы, которые приносит лимфа.
- Резервная функция. Отвечает за хранение лимфоидной жидкости, обогащённой лимфоцитами.
Воспаление лимфоузла за ухом – что это?
Лимфосистема также важна для человеческого организма, как и кровеносная система. Так, лимфа способна транспортировать огромное количество природно необходимых веществ и ферментов для жизни.
Одним из главных элементов системы лимфатических узлов являются лимфососуды, миндалины, аденоиды и селезенка. Они способствуют очищению крови, вырабатывая антитела для борьбы с губительными инфекциями.
В здоровом состоянии лимфоузлы мягкие и небольшого размера. Однако, когда происходит воспаление, то они начинают твердеть, образовывая крупные шарики. Воспаление является результатом инфекции, находящейся в человеческом организме.
На воспаление лимфоузлов за ухом значительное влияние оказывают такие болезни, как:
- Инфекции и заболевания ротовой полости человека.
- Воспалительный процесс внутреннего или внешнего слухового прохода.
- Простуда и различного рода инфекции.
- Патологии.
- Злокачественные опухоли.
- Повреждение кожного покрова и возможные нагноения.
Причины воспаление лимфоузлы за ухом
На самом деле существует множество различных причин почему происходит воспаление лимфатических узлов за ухом.
Само воспаление не является болезнью, а лишь один из симптомов того, что в организме может присутствовать инфекция, вредоносные бактерии или различного рода опухоли. Может встречаться как у детей так и взрослых.
К заболеваниям, при которых наблюдается значительное увеличение лимфоузлов, относятся:
На самом же деле, причин по которым может происходит воспаление и увеличение в размерах лимфоузлов имеется более 100 и именно из-за этого, без должного обследования у специалиста невозможно определить точную причину их увеличения.
Однако, все же по форме и некоторым наружным признакам можно определить возможность заболевания:
Симптомы воспаления
Лимфаденит – медицинское обозначение процесса воспаления лимфатических узлов.
При лимфадените наблюдается увеличение в размере лимфатических узлов, а также присутствуют болевые ощущения.
Размер узлов при воспалительных процессах может достигнуть размера горошины или диаметра более 5 см.
Если же болевые ощущения отсутствуют, то одним из симптомов воспаления служит покрасневшая кожа в области лимфоузлов.
Покраснения могут наблюдаться как с одной стороны ушной области, так и с обеих, при этом покраснения могут распространиться и на ближайшие лимфоузлы (шейные, в области подмышечных впадин).
Болезненные и дискомфортные ощущения могут присутствовать, не только надавливая на сами узлы, но также и во время глотания и поворотах головы в разное направление.
Выделяется несколько групп людей, которые находятся в зоне риска и могут быть подвержены данному заболеванию:
- Люди, с чрезвычайно ослабленной и нестабильной иммунной системой
- Люди, страдающие хроническими алкогольными заболеваниями
- Аллергики и те, кто подвержены различным аллергическим реакциям
- Люди, страдающие заболеваниями щитовидной железы.
Классификация лимфаденита
Выделяется несколько главных видов лимфаденита, которые имеют свои методики лечения и последствия:
- Специфический
- Хронический и острый
- Серозный
- Гнойный
- Одиночный или множественный (зависит от очагов поражения)
Этапы развития лимфаденита?
Причиной специфического лимфаденита служат бактерии и микроорганизмы стафилококки и стрептококки, а также палочка Коха, чума и сифилис.
Поражение нескольких групп лимфоузлов, которые относительно изолированы друг от друга, рассматривается специалистами, как явные симптомы вторичного туберкулеза.
Этапы развития:
- Развитие острого лимфаденита при увеличении одного или даже некоторых лимфоузлов, сопровождается:
- Болезненными ощущениями области поражения,
- Слабостью, недомоганием,
- Сонливостью, вялостью и сильной головной болью.
- Наблюдается повышение температуры тела, иногда даже до 41°С в зависимости от состояния иммунной системы и серьезности первоначального заболевания.
- При серозном лимфадените наблюдается:
- Увеличение и болезненные ощущения лимфоузлов, однако кожа вокруг них не имеет никаких видимых изменений.
- Сами же лимфоузлы продолжают свою активную деятельность под слоем дермы.
- Обострение серозного лимфаденита зачастую становиться причиной обильного накапливания гноя в тканях, покрывающих лимфоузел и воспалительному процессу окружающей ткани.
- Именно в этом случае болевые ощущения обретают резкий характер и способны доставлять дискомфортные ощущения даже в состоянии полного покоя.
- Кожа над лимфатическим узлом приобретает красноватый оттенок, сам же лимфоузел парализуется в движении и ощутим, как один большой воспаленный лимфоузел с флюктуацией.
- Именно таким образом серозный лимфаденит превращается в следующую форму – гнойную. Процесс нагноения может быть вызван, как обычным стафилококком, так и более серьёзной и опасной туберкулёзной палочкой. Поэтому при диагностике гнойного лимфаденита чрезвычайно важно определить первоначальный источник нагноения и его причину. От источника гнойного поражения зависит дальнейший путь лечения и вероятность его успешного исхода.
- Важно вовремя обратиться к врачу при малейшем подозрении на гнойный лимфаденит, так как вероятным исходом может стать развитие аденофлегмоны – воспаления различного рода рядом с лимфоузлом, которые не имеют границ и могут поражать близлежащие органы и ткани. Пациенты, подвергшиеся развитию аденофлегмоны страдают от озноба, сильных головных болей, слабости и учащенного сердцебиения (тахикардия). При этом температура тела может достигать катастрофически высоких показателей, а общее физическое состояние пациента оценивается как крайне тяжелое и даже с риском возможного летального исхода. И все это не зря, ведь при таких осложнениях есть риск осложнений тромбофлебитом (на воспалённых стенках сосуда происходит образование тромбов), происходит развитие медиастинита (воспалительные процессы в полостях грудной клетки близ расположения сердца), развитие перитонита и разнесение инфекции во всем организме. Данный процесс схож по типу развития с метастазированием рака, образовывая гнойные появления, как на разных органах и тканях в организме, так и на отдельных, неповрежденных лимфоузлах.
- Развитие хронического лимфаденита происходит из-за имеющейся инфекции , а также причиной могут стать повторные инфекционные раздражения лимфатического аппарата после различного рода повреждений кожи в связи с травмами. Также, причиной может быть хронические заболевания слизистой дыхательных путей и отит.
Когда обращаться к врачу?
При любых признаках и малейших подозрениях лучше всего сразу же обращаться к квалифицированному специалисту, тем более если воспаление у ребенка, не пытаясь вылечить болезнь самостоятельно медикаментозными препаратами или средствами народной медицины.
В данном случае развития лимфаденита необходимо обратиться к терапевту или педиатру(в случае с ребенком), который сможет точно диагностировать причину чрезмерного увеличения лимфатических узлов и прописать необходимое лечение.
Диагностическая методика
В большинстве случаев размеры лимфатических узлов увеличиваются из-за присутствия различного рода вирусных инфекций и заболеваний, а также при воспалении ушных, носовых и органов глотания.
При обследовании у специализированного врача не забудьте предъявить данные о перенесенных инфекциях, если таковые имеются.
Осматривая пациента, доктор тщательно проводит пальпацию, определяя степень увеличенного узла. Также, подробному изучению подвергаются слюнная, щитовидная и слезная железа и миндалины. Зачастую, именно тщательного обследования у специалиста бывает достаточно для определения диагноза и незамедлительного лечения.
Если при осмотре у специалиста видимых изменений не обнаружено, но дискомфорт и болевые ощущения имеются, то потребуется сдать дополнительные анализы для установления точного диагноза.
Так, например, проводятся различные лабораторные исследования:
В установление диагноза также могут помочь такие специалисты, как:
- онколог,
- инфекционист,
- гематолог,
- пульмонолог,
- стоматолог.
Лечение
Лимфаденит – это последствие первоначального заболевания, поэтому важно вылечить сначала его и затем лимфаденит исчезнет.
Если же заболевание произошло в следствие бактериального заражения, то здесь требуется вмешательство антибиотиков, которые должны выписываться только лечащим врачом.
При грибковом поражении отлично помогают антигрибковые препараты, например, Кетоконазол.
При воспалении в следствие вирусной инфекции (краснуха, ОРВИ, скарлатины, кори,гриппа и т.д.) применяется симптоматическое лечение. При наличии герпесной инфекции прописывается мазь или таблетки Ацикловира.
Если же причиной стала аллергическая реакция, то здесь помогут антигистаминные препараты, воздействуя на очаг раздражения.
Старайтесь не допускать методов самолечения в домашних условиях:
- прогревать воспаленные лимфатические узлы,
- делать массаж,
- использовать бактерицидные гели и мази, так как это может повлечь распространение инфекции по организму и возможно даже стать причиной заражения крови.
Если же причиной лимфаденита стала инфекция ротовой полости, то здесь отличным лечением будет полоскание отваром ромашки и мяты, экстрактом шалфея и календулы, которые имеют анти воспалительный эффект. Однако, данное средство народной медицины лучше применять только после консультации со специалистом.
При попытках вылечить хронический лимфаденит важно избавиться от первоисточника заболевания. Обнаружив источник данного заболевания, пациенту предписываются разного рода общеукрепляющие лечения и рентгенотерапия.
Также, при хроническом лимфадените с ослабленным иммунитетом полезно применять отвары женьшеня и эхинацеи.
Осложнения
Развитие очагов воспаления в лимфатических узлах может повлечь за собой фибринозные, геморрагические и гнойные образования.
Без надлежащего лечения могут быть спровоцированы серьезные процессы, такие как:
- некроз тканей,
- ихорозное распадение лимфоузлов,
- абсцедирование и даже заражение крови.
При простом воспаление не происходит распространение инфекции на лимфоузлы, однако при патологических заболеваниях с разрушительными проявлениями происходит распространение на близлежащие органы и ткани, тем самым делая участок поражения обширнее.
При неспецифической стадии лимфаденита возможно появление тромбофлебита с формированием метастатических источников инфекционного заболевания.
Опасность таких воспалительных процессов также заключается в том, что он протекает завуалировано, без ярко-выраженных симптомов, ослабляя защитную функцию организма и делая иммунитет человека более уязвимым. Одними из возможных осложнений хронического лимфаденита являются множественные отеки, увеличение соединительной ткани, нарушение процесса лимфообращения и образование лимфостаза.
Еще одним из опасных осложнений лимфаденита является распространение бактерий и микробов, клеток раковых образований , которые переносятся по кровотоку и лимфосистеме.
Без качественного и правильно подобранного метода лечения возможен даже летальный исход пациента. Также, пациент, не получивший необходимого лечения в нужный момент рискует остаться инвалидом на всю жизнь.
Различные осложнения при лимфадените:
- Остеомиелит
- Абсцесс
- Энцефалит
- Менингит
- Артрит септического вида
- Сепсис
- Флегмона – скопление гноя в подкожной клетчатке
- Тромбофлебит
- Периаденит
Профилактические мероприятия
Профилактикой лимфаденита является:
Лимфатические узлы – необходимый элемент общей системы организма для жизнедеятельности человека и поэтому необходимо относиться крайне внимательно к любым малейшим признакам и симптомам заболеваний и воспаления, дабы не допускать серьёзных последствий.
Старайтесь питаться правильно, ведите активный образ жизни, закаляйте иммунитет, принимая полезные витамины для поддержания вашего здоровья.
Помните, что оказать нужное лечение может только квалифицированный специалист, диагностировав настоящую причину воспаления и сможет подобрать специально разработанную эффективную методику лечения. Ваше здоровье – главная прерогатива!
Рекомендуем также
Что это значит, если ваш преаурикулярный лимфатический узел опух или болит
Что такое преаурикулярный лимфатический узел?
У вас есть сотни маленьких лимфатических узлов овальной или фасолевой формы (также известных как лимфатические узлы) по всему телу. Ваши лимфатические узлы, наряду с лимфатическими сосудами, являются частью вашей иммунной системы. Лимфатические узлы содержат иммунные клетки, которые помогают защищаться от болезней.
Ваша лимфатическая система фильтрует жидкость, удаляя вредные вещества из вашего тела. Когда лимфатическая система работает, жидкость вытекает.
Обычно ваши лимфатические узлы маленькие и твердые. Когда они здоровы, вы даже не должны их замечать. Скопление жидкости может вызвать их набухание. Увеличенные лимфатические узлы могут ощущаться нежными на ощупь или даже болезненными.
Преаурикулярные лимфатические узлы — это те, которые расположены прямо перед ушами. Они отводят лимфатическую жидкость из глаз, щек и кожи головы возле висков.
Обычно лимфатические узлы увеличиваются только в одной области тела (локализованная лимфаденопатия).Проблема, например инфекция, обычно находится поблизости.
Но есть определенные состояния, такие как вирусные заболевания, которые вызывают увеличение лимфатических узлов во многих областях тела (генерализованная лимфаденопатия).
Продолжите чтение, чтобы узнать о некоторых причинах увеличения предаурикулярных лимфатических узлов и о том, когда вам следует обратиться к врачу.
Каждый раз, когда возникает инфекция, травма или рак, лимфатические узлы начинают действовать, чтобы бороться с ней. В процессе они могут увеличиваться.
Если у вас опухшие лимфатические узлы, значит, что-то не так. Обычно проблема находится в непосредственной близости от пораженных лимфатических узлов. Ниже приведены некоторые причины, по которым у вас могут быть опухшие или болезненные предаурикулярные лимфатические узлы.
Инфекция уха
Инфекция уха может вызвать увеличение лимфатических узлов перед ушами или за ними. У вас также может быть боль в ушах и жар. Уши могут инфицироваться, когда в них скапливается жидкость. Это может произойти, если у вас аллергия, инфекция носовых пазух или простуда.
Инфекция глаз
Окулогландулярный синдром Парино — это тип конъюнктивита (розового глаза), который может вызывать увеличение предаурикулярных лимфатических узлов. Это состояние может быть вызвано многими причинами, наиболее распространенной из которых является лихорадка от кошачьих царапин. Лихорадка от кошачьих царапин передается от бактерий, когда кошка царапает или кусает вас. Также можно получить его, когда кошка зализывает открытую рану. Другие симптомы могут включать:
- слизистые выделения из глаз
- отечность вокруг глаз
- опухоль век
- язва роговицы
- субфебрильная температура и боль
Некоторые из менее распространенных причин окулогландулярного синдрома Парино: :
Инфекция зуба
Абсцесс зуба — это скопление гноя из-за бактериальной инфекции.Соседние лимфатические узлы могут увеличиваться, когда они пытаются бороться с этой инфекцией. Другие симптомы:
- боль во рту
- боль в челюсти
- опухшие десны
- неприятный запах изо рта
Инфекция кожи или волосистой части головы
Инфекции кожи и волосистой части головы могут распространяться на преаурикулярные лимфатические узлы. Инфекция лимфатических узлов (лимфаденит) может сопровождаться повышением температуры тела. У вас также может развиться абсцесс, и кожа над лимфатическими узлами может стать красной и теплой.
Краснуха (немецкая корь)
Одним из симптомов краснухи является увеличение лимфатических узлов за шеей или ушами. Но краснуха может вызвать увеличение лимфатических узлов в других частях тела, помимо преаурикулярных узлов. Некоторые другие симптомы краснухи:
- сыпь, которая начинается на лице и распространяется вниз
- лихорадка
- головная боль
- насморк
- болезненные суставы
другие состояния
Увеличение лимфатических узлов не входит в число основных симптомов эти другие состояния могут иногда вызывать генерализованную лимфаденопатию:
Лимфома — это тип рака, который начинается в лимфатической системе, включая лимфатические узлы, селезенку, тимус и костный мозг.Существует много разных типов, включая лимфому Ходжкина и неходжкинскую лимфому. Помимо увеличения лимфатических узлов, другие признаки и симптомы:
- усталость
- лихорадка, ночная потливость
- одышка
- потеря веса
лейкемия — это рак кроветворной ткани. Это включает лимфатическую систему. Есть несколько различных типов лейкемии. Некоторые из них очень агрессивны (острые), а некоторые имеют тенденцию прогрессировать медленнее (хронические).Помимо увеличения лимфатических узлов, лейкемия может вызвать:
- легкое кровотечение или образование синяков
- увеличение печени или селезенки
- усталость, слабость
- лихорадку
- частые инфекции
- потерю веса
биопсию пораженного лимфатического узла может помочь диагностировать рак.
Кроме того, любой тип рака может распространяться в лимфатическую систему и вызывать опухшие или болезненные лимфатические узлы. Вот почему, когда вам ставят диагноз рака, обычно исследуют близлежащие лимфатические узлы.
Увеличение или болезненность лимфатических узлов — это симптом, а не болезнь. Лечение зависит от причины опухоли предаурикулярных лимфатических узлов. Как правило, лимфатические узлы имеют тенденцию возвращаться к нормальному размеру после лечения основного заболевания.
Инфекции ушей, глаз, кожи и волосистой части головы обычно можно лечить с помощью антибиотиков. Также следует лечить любые состояния, вызывающие эти инфекции.
При абсцедировании зуба может потребоваться корневой канал, чтобы избавиться от инфекции.После этого на зуб будет помещена коронка. В качестве альтернативы вы можете дренировать зуб, разрезав ткань десны. После этого будет проведен курс антибиотиков. В некоторых случаях единственным выходом может быть удаление зуба.
Стандартного лечения краснухи не существует. Антибиотики неэффективны, но без осложнений должно вылечиться само. Это заболевание можно предотвратить с помощью вакцины против кори, эпидемического паротита и краснухи (MMR).
Лечение рака может быть сложным.Это может включать некоторую комбинацию химиотерапии, лучевой терапии, а также биологических и таргетных препаратов.
Лечение лимфомы и лейкемии зависит от конкретного типа и стадии рака. Другие факторы — это ваш возраст, общее состояние здоровья и личные предпочтения. В некоторых случаях трансплантация стволовых клеток (также называемая трансплантацией костного мозга) является вариантом лечения лимфомы и лейкемии.
В большинстве случаев увеличение лимфатических узлов не свидетельствует об опасной проблеме со здоровьем. Они должны вернуться в нормальное состояние в течение короткого периода времени, когда исчезнет основное заболевание.Но поскольку они иногда могут быть симптомами серьезного состояния, обратитесь к врачу, если:
- у вас также постоянная лихорадка или необъяснимая потеря веса
- нет видимой причины для опухоли
- опухоль продолжается более двух недель
- лимфатические узлы кажутся твердыми или эластичными
- лимфатические узлы не двигаются, когда вы нажимаете на них
- кожа над лимфатическими узлами красная или воспаленная
- у вас есть личный анамнез рака
- у вас есть семейная история лимфомы или лейкоз
Что это значит, если преаурикулярный лимфатический узел опух или болезнен
Что такое преаурикулярный лимфатический узел?
У вас есть сотни маленьких лимфатических узлов овальной или фасолевой формы (также известных как лимфатические узлы) по всему телу.Ваши лимфатические узлы, наряду с лимфатическими сосудами, являются частью вашей иммунной системы. Лимфатические узлы содержат иммунные клетки, которые помогают защищаться от болезней.
Ваша лимфатическая система фильтрует жидкость, удаляя вредные вещества из вашего тела. Когда лимфатическая система работает, жидкость вытекает.
Обычно ваши лимфатические узлы маленькие и твердые. Когда они здоровы, вы даже не должны их замечать. Скопление жидкости может вызвать их набухание. Увеличенные лимфатические узлы могут ощущаться нежными на ощупь или даже болезненными.
Преаурикулярные лимфатические узлы — это те, которые расположены прямо перед ушами. Они отводят лимфатическую жидкость из глаз, щек и кожи головы возле висков.
Обычно лимфатические узлы увеличиваются только в одной области тела (локализованная лимфаденопатия). Проблема, например инфекция, обычно находится поблизости.
Но есть определенные состояния, такие как вирусные заболевания, которые вызывают увеличение лимфатических узлов во многих областях тела (генерализованная лимфаденопатия).
Продолжите чтение, чтобы узнать о некоторых причинах увеличения предаурикулярных лимфатических узлов и о том, когда вам следует обратиться к врачу.
Каждый раз, когда возникает инфекция, травма или рак, лимфатические узлы начинают действовать, чтобы бороться с ней. В процессе они могут увеличиваться.
Если у вас опухшие лимфатические узлы, значит, что-то не так. Обычно проблема находится в непосредственной близости от пораженных лимфатических узлов. Ниже приведены некоторые причины, по которым у вас могут быть опухшие или болезненные предаурикулярные лимфатические узлы.
Инфекция уха
Инфекция уха может вызвать увеличение лимфатических узлов перед ушами или за ними. У вас также может быть боль в ушах и жар. Уши могут инфицироваться, когда в них скапливается жидкость. Это может произойти, если у вас аллергия, инфекция носовых пазух или простуда.
Инфекция глаз
Окулогландулярный синдром Парино — это тип конъюнктивита (розового глаза), который может вызывать увеличение предаурикулярных лимфатических узлов. Это состояние может быть вызвано многими причинами, наиболее распространенной из которых является лихорадка от кошачьих царапин.Лихорадка от кошачьих царапин передается от бактерий, когда кошка царапает или кусает вас. Также можно получить его, когда кошка зализывает открытую рану. Другие симптомы могут включать:
- слизистые выделения из глаз
- отечность вокруг глаз
- опухоль век
- язва роговицы
- субфебрильная температура и боль
Некоторые из менее распространенных причин окулогландулярного синдрома Парино: :
Инфекция зуба
Абсцесс зуба — это скопление гноя из-за бактериальной инфекции.Соседние лимфатические узлы могут увеличиваться, когда они пытаются бороться с этой инфекцией. Другие симптомы:
- боль во рту
- боль в челюсти
- опухшие десны
- неприятный запах изо рта
Инфекция кожи или волосистой части головы
Инфекции кожи и волосистой части головы могут распространяться на преаурикулярные лимфатические узлы. Инфекция лимфатических узлов (лимфаденит) может сопровождаться повышением температуры тела. У вас также может развиться абсцесс, и кожа над лимфатическими узлами может стать красной и теплой.
Краснуха (немецкая корь)
Одним из симптомов краснухи является увеличение лимфатических узлов за шеей или ушами. Но краснуха может вызвать увеличение лимфатических узлов в других частях тела, помимо преаурикулярных узлов. Некоторые другие симптомы краснухи:
- сыпь, которая начинается на лице и распространяется вниз
- лихорадка
- головная боль
- насморк
- болезненные суставы
другие состояния
Увеличение лимфатических узлов не входит в число основных симптомов эти другие состояния могут иногда вызывать генерализованную лимфаденопатию:
Лимфома — это тип рака, который начинается в лимфатической системе, включая лимфатические узлы, селезенку, тимус и костный мозг.Существует много разных типов, включая лимфому Ходжкина и неходжкинскую лимфому. Помимо увеличения лимфатических узлов, другие признаки и симптомы:
- усталость
- лихорадка, ночная потливость
- одышка
- потеря веса
лейкемия — это рак кроветворной ткани. Это включает лимфатическую систему. Есть несколько различных типов лейкемии. Некоторые из них очень агрессивны (острые), а некоторые имеют тенденцию прогрессировать медленнее (хронические).Помимо увеличения лимфатических узлов, лейкемия может вызвать:
- легкое кровотечение или образование синяков
- увеличение печени или селезенки
- усталость, слабость
- лихорадку
- частые инфекции
- потерю веса
биопсию пораженного лимфатического узла может помочь диагностировать рак.
Кроме того, любой тип рака может распространяться в лимфатическую систему и вызывать опухшие или болезненные лимфатические узлы. Вот почему, когда вам ставят диагноз рака, обычно исследуют близлежащие лимфатические узлы.
Увеличение или болезненность лимфатических узлов — это симптом, а не болезнь. Лечение зависит от причины опухоли предаурикулярных лимфатических узлов. Как правило, лимфатические узлы имеют тенденцию возвращаться к нормальному размеру после лечения основного заболевания.
Инфекции ушей, глаз, кожи и волосистой части головы обычно можно лечить с помощью антибиотиков. Также следует лечить любые состояния, вызывающие эти инфекции.
При абсцедировании зуба может потребоваться корневой канал, чтобы избавиться от инфекции.После этого на зуб будет помещена коронка. В качестве альтернативы вы можете дренировать зуб, разрезав ткань десны. После этого будет проведен курс антибиотиков. В некоторых случаях единственным выходом может быть удаление зуба.
Стандартного лечения краснухи не существует. Антибиотики неэффективны, но без осложнений должно вылечиться само. Это заболевание можно предотвратить с помощью вакцины против кори, эпидемического паротита и краснухи (MMR).
Лечение рака может быть сложным.Это может включать некоторую комбинацию химиотерапии, лучевой терапии, а также биологических и таргетных препаратов.
Лечение лимфомы и лейкемии зависит от конкретного типа и стадии рака. Другие факторы — это ваш возраст, общее состояние здоровья и личные предпочтения. В некоторых случаях трансплантация стволовых клеток (также называемая трансплантацией костного мозга) является вариантом лечения лимфомы и лейкемии.
В большинстве случаев увеличение лимфатических узлов не свидетельствует об опасной проблеме со здоровьем. Они должны вернуться в нормальное состояние в течение короткого периода времени, когда исчезнет основное заболевание.Но поскольку они иногда могут быть симптомами серьезного состояния, обратитесь к врачу, если:
- у вас также постоянная лихорадка или необъяснимая потеря веса
- нет видимой причины для опухоли
- опухоль продолжается более двух недель
- лимфатические узлы кажутся твердыми или эластичными
- лимфатические узлы не двигаются, когда вы нажимаете на них
- кожа над лимфатическими узлами красная или воспаленная
- у вас есть личный анамнез рака
- у вас есть семейная история лимфомы или лейкоз
Что это значит, если преаурикулярный лимфатический узел опух или болезнен
Что такое преаурикулярный лимфатический узел?
У вас есть сотни маленьких лимфатических узлов овальной или фасолевой формы (также известных как лимфатические узлы) по всему телу.Ваши лимфатические узлы, наряду с лимфатическими сосудами, являются частью вашей иммунной системы. Лимфатические узлы содержат иммунные клетки, которые помогают защищаться от болезней.
Ваша лимфатическая система фильтрует жидкость, удаляя вредные вещества из вашего тела. Когда лимфатическая система работает, жидкость вытекает.
Обычно ваши лимфатические узлы маленькие и твердые. Когда они здоровы, вы даже не должны их замечать. Скопление жидкости может вызвать их набухание. Увеличенные лимфатические узлы могут ощущаться нежными на ощупь или даже болезненными.
Преаурикулярные лимфатические узлы — это те, которые расположены прямо перед ушами. Они отводят лимфатическую жидкость из глаз, щек и кожи головы возле висков.
Обычно лимфатические узлы увеличиваются только в одной области тела (локализованная лимфаденопатия). Проблема, например инфекция, обычно находится поблизости.
Но есть определенные состояния, такие как вирусные заболевания, которые вызывают увеличение лимфатических узлов во многих областях тела (генерализованная лимфаденопатия).
Продолжите чтение, чтобы узнать о некоторых причинах увеличения предаурикулярных лимфатических узлов и о том, когда вам следует обратиться к врачу.
Каждый раз, когда возникает инфекция, травма или рак, лимфатические узлы начинают действовать, чтобы бороться с ней. В процессе они могут увеличиваться.
Если у вас опухшие лимфатические узлы, значит, что-то не так. Обычно проблема находится в непосредственной близости от пораженных лимфатических узлов. Ниже приведены некоторые причины, по которым у вас могут быть опухшие или болезненные предаурикулярные лимфатические узлы.
Инфекция уха
Инфекция уха может вызвать увеличение лимфатических узлов перед ушами или за ними. У вас также может быть боль в ушах и жар. Уши могут инфицироваться, когда в них скапливается жидкость. Это может произойти, если у вас аллергия, инфекция носовых пазух или простуда.
Инфекция глаз
Окулогландулярный синдром Парино — это тип конъюнктивита (розового глаза), который может вызывать увеличение предаурикулярных лимфатических узлов. Это состояние может быть вызвано многими причинами, наиболее распространенной из которых является лихорадка от кошачьих царапин.Лихорадка от кошачьих царапин передается от бактерий, когда кошка царапает или кусает вас. Также можно получить его, когда кошка зализывает открытую рану. Другие симптомы могут включать:
- слизистые выделения из глаз
- отечность вокруг глаз
- опухоль век
- язва роговицы
- субфебрильная температура и боль
Некоторые из менее распространенных причин окулогландулярного синдрома Парино: :
Инфекция зуба
Абсцесс зуба — это скопление гноя из-за бактериальной инфекции.Соседние лимфатические узлы могут увеличиваться, когда они пытаются бороться с этой инфекцией. Другие симптомы:
- боль во рту
- боль в челюсти
- опухшие десны
- неприятный запах изо рта
Инфекция кожи или волосистой части головы
Инфекции кожи и волосистой части головы могут распространяться на преаурикулярные лимфатические узлы. Инфекция лимфатических узлов (лимфаденит) может сопровождаться повышением температуры тела. У вас также может развиться абсцесс, и кожа над лимфатическими узлами может стать красной и теплой.
Краснуха (немецкая корь)
Одним из симптомов краснухи является увеличение лимфатических узлов за шеей или ушами. Но краснуха может вызвать увеличение лимфатических узлов в других частях тела, помимо преаурикулярных узлов. Некоторые другие симптомы краснухи:
- сыпь, которая начинается на лице и распространяется вниз
- лихорадка
- головная боль
- насморк
- болезненные суставы
другие состояния
Увеличение лимфатических узлов не входит в число основных симптомов эти другие состояния могут иногда вызывать генерализованную лимфаденопатию:
Лимфома — это тип рака, который начинается в лимфатической системе, включая лимфатические узлы, селезенку, тимус и костный мозг.Существует много разных типов, включая лимфому Ходжкина и неходжкинскую лимфому. Помимо увеличения лимфатических узлов, другие признаки и симптомы:
- усталость
- лихорадка, ночная потливость
- одышка
- потеря веса
лейкемия — это рак кроветворной ткани. Это включает лимфатическую систему. Есть несколько различных типов лейкемии. Некоторые из них очень агрессивны (острые), а некоторые имеют тенденцию прогрессировать медленнее (хронические).Помимо увеличения лимфатических узлов, лейкемия может вызвать:
- легкое кровотечение или образование синяков
- увеличение печени или селезенки
- усталость, слабость
- лихорадку
- частые инфекции
- потерю веса
биопсию пораженного лимфатического узла может помочь диагностировать рак.
Кроме того, любой тип рака может распространяться в лимфатическую систему и вызывать опухшие или болезненные лимфатические узлы. Вот почему, когда вам ставят диагноз рака, обычно исследуют близлежащие лимфатические узлы.
Увеличение или болезненность лимфатических узлов — это симптом, а не болезнь. Лечение зависит от причины опухоли предаурикулярных лимфатических узлов. Как правило, лимфатические узлы имеют тенденцию возвращаться к нормальному размеру после лечения основного заболевания.
Инфекции ушей, глаз, кожи и волосистой части головы обычно можно лечить с помощью антибиотиков. Также следует лечить любые состояния, вызывающие эти инфекции.
При абсцедировании зуба может потребоваться корневой канал, чтобы избавиться от инфекции.После этого на зуб будет помещена коронка. В качестве альтернативы вы можете дренировать зуб, разрезав ткань десны. После этого будет проведен курс антибиотиков. В некоторых случаях единственным выходом может быть удаление зуба.
Стандартного лечения краснухи не существует. Антибиотики неэффективны, но без осложнений должно вылечиться само. Это заболевание можно предотвратить с помощью вакцины против кори, эпидемического паротита и краснухи (MMR).
Лечение рака может быть сложным.Это может включать некоторую комбинацию химиотерапии, лучевой терапии, а также биологических и таргетных препаратов.
Лечение лимфомы и лейкемии зависит от конкретного типа и стадии рака. Другие факторы — это ваш возраст, общее состояние здоровья и личные предпочтения. В некоторых случаях трансплантация стволовых клеток (также называемая трансплантацией костного мозга) является вариантом лечения лимфомы и лейкемии.
В большинстве случаев увеличение лимфатических узлов не свидетельствует об опасной проблеме со здоровьем. Они должны вернуться в нормальное состояние в течение короткого периода времени, когда исчезнет основное заболевание.Но поскольку они иногда могут быть симптомами серьезного состояния, обратитесь к врачу, если:
- у вас также постоянная лихорадка или необъяснимая потеря веса
- нет видимой причины для опухоли
- опухоль продолжается более двух недель
- лимфатические узлы кажутся твердыми или эластичными
- лимфатические узлы не двигаются, когда вы нажимаете на них
- кожа над лимфатическими узлами красная или воспаленная
- у вас есть личный анамнез рака
- у вас есть семейная история лимфомы или лейкоз
Что это значит, если преаурикулярный лимфатический узел опух или болезнен
Что такое преаурикулярный лимфатический узел?
У вас есть сотни маленьких лимфатических узлов овальной или фасолевой формы (также известных как лимфатические узлы) по всему телу.Ваши лимфатические узлы, наряду с лимфатическими сосудами, являются частью вашей иммунной системы. Лимфатические узлы содержат иммунные клетки, которые помогают защищаться от болезней.
Ваша лимфатическая система фильтрует жидкость, удаляя вредные вещества из вашего тела. Когда лимфатическая система работает, жидкость вытекает.
Обычно ваши лимфатические узлы маленькие и твердые. Когда они здоровы, вы даже не должны их замечать. Скопление жидкости может вызвать их набухание. Увеличенные лимфатические узлы могут ощущаться нежными на ощупь или даже болезненными.
Преаурикулярные лимфатические узлы — это те, которые расположены прямо перед ушами. Они отводят лимфатическую жидкость из глаз, щек и кожи головы возле висков.
Обычно лимфатические узлы увеличиваются только в одной области тела (локализованная лимфаденопатия). Проблема, например инфекция, обычно находится поблизости.
Но есть определенные состояния, такие как вирусные заболевания, которые вызывают увеличение лимфатических узлов во многих областях тела (генерализованная лимфаденопатия).
Продолжите чтение, чтобы узнать о некоторых причинах увеличения предаурикулярных лимфатических узлов и о том, когда вам следует обратиться к врачу.
Каждый раз, когда возникает инфекция, травма или рак, лимфатические узлы начинают действовать, чтобы бороться с ней. В процессе они могут увеличиваться.
Если у вас опухшие лимфатические узлы, значит, что-то не так. Обычно проблема находится в непосредственной близости от пораженных лимфатических узлов. Ниже приведены некоторые причины, по которым у вас могут быть опухшие или болезненные предаурикулярные лимфатические узлы.
Инфекция уха
Инфекция уха может вызвать увеличение лимфатических узлов перед ушами или за ними. У вас также может быть боль в ушах и жар. Уши могут инфицироваться, когда в них скапливается жидкость. Это может произойти, если у вас аллергия, инфекция носовых пазух или простуда.
Инфекция глаз
Окулогландулярный синдром Парино — это тип конъюнктивита (розового глаза), который может вызывать увеличение предаурикулярных лимфатических узлов. Это состояние может быть вызвано многими причинами, наиболее распространенной из которых является лихорадка от кошачьих царапин.Лихорадка от кошачьих царапин передается от бактерий, когда кошка царапает или кусает вас. Также можно получить его, когда кошка зализывает открытую рану. Другие симптомы могут включать:
- слизистые выделения из глаз
- отечность вокруг глаз
- опухоль век
- язва роговицы
- субфебрильная температура и боль
Некоторые из менее распространенных причин окулогландулярного синдрома Парино: :
Инфекция зуба
Абсцесс зуба — это скопление гноя из-за бактериальной инфекции.Соседние лимфатические узлы могут увеличиваться, когда они пытаются бороться с этой инфекцией. Другие симптомы:
- боль во рту
- боль в челюсти
- опухшие десны
- неприятный запах изо рта
Инфекция кожи или волосистой части головы
Инфекции кожи и волосистой части головы могут распространяться на преаурикулярные лимфатические узлы. Инфекция лимфатических узлов (лимфаденит) может сопровождаться повышением температуры тела. У вас также может развиться абсцесс, и кожа над лимфатическими узлами может стать красной и теплой.
Краснуха (немецкая корь)
Одним из симптомов краснухи является увеличение лимфатических узлов за шеей или ушами. Но краснуха может вызвать увеличение лимфатических узлов в других частях тела, помимо преаурикулярных узлов. Некоторые другие симптомы краснухи:
- сыпь, которая начинается на лице и распространяется вниз
- лихорадка
- головная боль
- насморк
- болезненные суставы
другие состояния
Увеличение лимфатических узлов не входит в число основных симптомов эти другие состояния могут иногда вызывать генерализованную лимфаденопатию:
Лимфома — это тип рака, который начинается в лимфатической системе, включая лимфатические узлы, селезенку, тимус и костный мозг.Существует много разных типов, включая лимфому Ходжкина и неходжкинскую лимфому. Помимо увеличения лимфатических узлов, другие признаки и симптомы:
- усталость
- лихорадка, ночная потливость
- одышка
- потеря веса
лейкемия — это рак кроветворной ткани. Это включает лимфатическую систему. Есть несколько различных типов лейкемии. Некоторые из них очень агрессивны (острые), а некоторые имеют тенденцию прогрессировать медленнее (хронические).Помимо увеличения лимфатических узлов, лейкемия может вызвать:
- легкое кровотечение или образование синяков
- увеличение печени или селезенки
- усталость, слабость
- лихорадку
- частые инфекции
- потерю веса
биопсию пораженного лимфатического узла может помочь диагностировать рак.
Кроме того, любой тип рака может распространяться в лимфатическую систему и вызывать опухшие или болезненные лимфатические узлы. Вот почему, когда вам ставят диагноз рака, обычно исследуют близлежащие лимфатические узлы.
Увеличение или болезненность лимфатических узлов — это симптом, а не болезнь. Лечение зависит от причины опухоли предаурикулярных лимфатических узлов. Как правило, лимфатические узлы имеют тенденцию возвращаться к нормальному размеру после лечения основного заболевания.
Инфекции ушей, глаз, кожи и волосистой части головы обычно можно лечить с помощью антибиотиков. Также следует лечить любые состояния, вызывающие эти инфекции.
При абсцедировании зуба может потребоваться корневой канал, чтобы избавиться от инфекции.После этого на зуб будет помещена коронка. В качестве альтернативы вы можете дренировать зуб, разрезав ткань десны. После этого будет проведен курс антибиотиков. В некоторых случаях единственным выходом может быть удаление зуба.
Стандартного лечения краснухи не существует. Антибиотики неэффективны, но без осложнений должно вылечиться само. Это заболевание можно предотвратить с помощью вакцины против кори, эпидемического паротита и краснухи (MMR).
Лечение рака может быть сложным.Это может включать некоторую комбинацию химиотерапии, лучевой терапии, а также биологических и таргетных препаратов.
Лечение лимфомы и лейкемии зависит от конкретного типа и стадии рака. Другие факторы — это ваш возраст, общее состояние здоровья и личные предпочтения. В некоторых случаях трансплантация стволовых клеток (также называемая трансплантацией костного мозга) является вариантом лечения лимфомы и лейкемии.
В большинстве случаев увеличение лимфатических узлов не свидетельствует об опасной проблеме со здоровьем. Они должны вернуться в нормальное состояние в течение короткого периода времени, когда исчезнет основное заболевание.Но поскольку они иногда могут быть симптомами серьезного заболевания, обратитесь к врачу, если:
- у вас также постоянная лихорадка или необъяснимая потеря веса
- нет видимой причины для опухоли
- опухоль продолжается более двух недель
- лимфатические узлы кажутся твердыми или эластичными
- лимфатические узлы не двигаются, когда вы надавливаете на них
- кожа над лимфатическими узлами красная или воспаленная
- у вас есть личный анамнез рака
- у вас есть семейная история лимфомы или лейкемия
Что вызывает шишки за ушами?
Что такое шишки за ушами
В большинстве случаев шишки или узелки за ушами безвредны.Они могут сигнализировать о необходимости приема лекарств, как в случае инфекции, но редко являются признаком опасной или опасной для жизни проблемы.
Несколько состояний могут привести к образованию узлов, шишек, шишек или узелков за ушами. В порядке вероятности они следующие:
Многие бактериальные и вирусные инфекции могут вызывать отек на шее и лице, вокруг них. Двумя такими инфекциями являются ангина и инфекционный мононуклеоз (вирус Эпштейна-Барра). Другие состояния также могут вызвать отек на шее и лице, а также вокруг них.К ним относятся:
Если у вас развивается ушная инфекция, и вы не получаете лечения, у вас может развиться более серьезная инфекция уха, которая называется мастоидитом.
Эта инфекция развивается в костном выступе за ухом, который называется сосцевидным отростком. Это может вызвать развитие кист, заполненных гноем. В свою очередь, вы можете ощущать их за ухом как шишки или узлы.
Абсцесс развивается при инфицировании ткани или клеток в определенной части тела. Ваше тело реагирует на инфекцию, пытаясь убить вторгшиеся бактерии или вирус.Чтобы бороться с бактериями, ваше тело отправляет лейкоциты в инфицированные области.
Эти белые кровяные тельца начинают накапливаться в поврежденном месте, и в результате начинает образовываться гной. Гной — это густой жидкий продукт, который образуется из мертвых лейкоцитов, тканей, бактерий и других вторгающихся веществ. Абсцессы часто бывают болезненными и теплыми на ощупь.
Otis media — это еще один термин для обозначения ушной инфекции. Они могут быть бактериальными или вирусными. Когда возникает инфекция, это может вызвать болезненное скопление жидкости и отек.Эти симптомы могут привести к появлению видимого отека за ухом. Для облегчения симптомов и прекращения инфекции могут использоваться антибиотики.
Лимфаденопатия начинается в лимфатических узлах. Лимфатические узлы — это крошечные, похожие на органы структуры, расположенные по всему телу. Это касается подмышек, шеи, таза и за ушами.
Время от времени ваши лимфатические узлы увеличиваются. Во многих случаях опухоль является результатом инфекции. По мере роста количества клеток, борющихся с инфекцией, они начнут накапливаться в лимфатических узлах.Увеличение лимфатических узлов обычно вызвано инфекцией, воспалением или раком.
Кисты сальных желез — это доброкачественные бугорки, которые возникают под кожей. Чаще всего они развиваются на голове, шее и туловище.
Киста этого типа развивается вокруг сальной железы, которая отвечает за выработку масла, смазывающего кожу и волосы. Большинство сальных кист практически не вызывают боли. Они могут вызывать дискомфорт или раздражать из-за того, где они развиваются на вашем теле.
Прыщи — это распространенное заболевание кожи, которое возникает при закупорке волосяных фолликулов на коже.Мертвые клетки кожи и жир могут закупоривать фолликулы, что приводит к появлению прыщей и шишек. В некоторых случаях эти шишки становятся большими, твердыми и иногда болезненными.
Липома — это жировая опухоль, которая образуется между слоями кожи. Липома может развиться на любом участке тела и почти всегда безвредна.
Липомы не всегда можно обнаружить на поверхности кожи, но по мере того, как они становятся больше, вы с большей вероятностью сможете почувствовать их рукой.
Если у вас в анамнезе были прыщи, вам может быть легко диагностировать шишку или шишку за ухом как прыщ.Но другим людям может быть сложнее выяснить, что вызывает приподнятую область.
Как выполнить самопроверку
Ваша рука — ваш лучший инструмент для обнаружения шишек или шишек за ушами. Ниже приведены несколько вопросов, которые вы можете задать себе:
- Шишка на ощупь мягкая и податливая? Если да, то это, вероятно, липома.
- Пятно нежное и болезненное, особенно при прикосновении? Тогда это может быть прыщик или абсцесс.
- Есть ли у вас другие симптомы, например, лихорадка или озноб ? В таком случае шишка может быть еще одним признаком инфекции.
Если уплотнение проблемное, вызывает у вас боль или дискомфорт или связано с другими симптомами, запишитесь на прием к врачу. Вы можете связаться с врачом в вашем районе с помощью инструмента Healthline FindCare. Быстрый физический осмотр и общий осмотр обычно могут помочь вашему врачу точно определить, что происходит за вашим ухом.
На основании того, что обнаружит ваш врач, он может предложить оставить шишку для рассасывания самостоятельно или провести любое количество процедур, от приема лекарств до операции.
Шишки за ухом обычно не опасны. Вместе с врачом вы сможете найти лучший способ избавиться от уплотнения и предотвратить проблемы в будущем.
Преаурикулярные лимфатические узлы: причины отека
Злотые — это группа лимфатических узлов, которые расположены прямо перед ушами. Эти лимфатические узлы фильтруют лимфатическую жидкость, поступающую из кожи головы, шеи и различных частей лица.
Человеческое тело содержит около 600 маленьких желез, называемых лимфатическими узлами, которые играют важную роль в функционировании иммунной системы.
Сеть сосудов, называемая лимфатической системой, соединяет лимфатические узлы.
Лимфатические сосуды забирают лишнюю жидкость из тканей тела и направляют ее к ближайшим лимфатическим узлам. Лимфатические узлы содержат иммунные клетки, которые обнаруживают и уничтожают бактерии, вирусы и поврежденные клетки в жидкости.
В конце этого процесса фильтрации лимфатические узлы выпускают чистую жидкость обратно в кровь.
Узнайте больше об анатомии лимфатической системы и о том, как она работает в организме, в этой статье.
Большинство здоровых лимфатических узлов настолько малы, что человек не может их почувствовать.
Иногда лимфатический узел или несколько лимфатических узлов могут опухать, поскольку они усердно работают над удалением вредных веществ из лимфатической жидкости. Припухлость обычно сигнализирует о проблеме где-то в теле.
Врачи используют термин «локализованная лимфаденопатия» для обозначения опухоли в одном лимфатическом узле или небольшом скоплении лимфатических узлов, таких как PLN.
Локальная лимфаденопатия возникает при поражении близлежащих тканей.Проблема может быть следующей:
Генерализованная лимфаденопатия — это отек нескольких лимфатических узлов по всему телу. Определенные инфекции, заболевания и лекарства могут вызвать этот тип опухоли.
Возможные причины отека в злотых:
Инфекции слюнных желез
Околоушные железы — это разновидность больших слюнных желез, которые располагаются над верхней челюстью, по одной перед каждым ухом. Инфекции околоушных желез могут вызвать отек злотых.
Другие возможные симптомы инфекции слюнных желез включают:
- сухость во рту
- ненормальный или неприятный привкус
- опухоль перед ушами, под челюстью или на дне рта
- сжимающую боль в рта или лица, особенно во время еды
- затруднение при открывании рта
- покраснение на боковой стороне лица или верхней части шеи
- лихорадка
Инфекции слюнных желез обычно имеют бактериальный характер.Факторы риска для этих типов инфекций включают:
Узнайте больше о причинах, типах и симптомах инфекций слюнных желез здесь.
Наружный отит
Поделиться на Pinterest Возможные причины увеличения предаурикулярных лимфатических узлов включают наружный отит, инфекции слюнных желез или вирусный конъюнктивит.Наружный отит, или ухо пловца, — это заболевание, вызывающее воспаление, раздражение или инфекцию слухового прохода. Иногда это может привести к увеличению лимфатических узлов вокруг уха.
Другие общие симптомы включают:
- опухший слуховой проход
- покраснение наружного уха
- закупорку в ухе
- приглушенный слух или потеря слуха
- зуд внутри уха
- выделения из уха
- боль внутри уха, особенно при прикосновении к мочке уха
- Боль, которая распространяется от уха к голове, шее или стороне лица
- опухоль лимфатических узлов на шее
Наружный отит часто возникает, когда вода попадает в ловушку ухо, что приводит к росту бактерий и грибков.
Из этой статьи вы узнаете все о том, как лечить и предотвратить появление ушей пловца.
Вирусный конъюнктивит
Конъюнктивит, который люди обычно называют конъюнктивитом, относится к воспалению или отеку конъюнктивы глаза. Конъюнктива представляет собой тонкую оболочку, покрывающую белки глаз.
Конъюнктивит обычно возникает в результате вирусной или бактериальной инфекции глаза. Другие причины включают аллергию и раздражители.
Вирусный конъюнктивит может вызывать набухание злотых и повышение чувствительности.
Симптомы вирусного конъюнктивита обычно начинаются в одном глазу и распространяются на другой в течение нескольких дней. Эти симптомы могут включать:
- розовый цвет или покраснение в белках глаз
- отек конъюнктивы или века
- зуд, жжение или раздражение
- водянистые выделения из глаза
- желание потереть глаз
- образование корки на веках или ресницах, особенно после пробуждения
Люди с конъюнктивитом могут также испытывать симптомы простуды, гриппа или других респираторных инфекций.
Узнайте больше о различных домашних средствах от конъюнктивита в этой статье.
Окулогландулярный синдром Парино
Окулогландулярный синдром Парино (ПОС) — это тип конъюнктивита, который обычно поражает один глаз.
Человек с POS может заметить небольшие желтовато-коричневые узелки в белке глаза и припухлость близлежащих злотых.
Люди с ПОП могут также испытывать покраснение, болезненность или воспаление глаз, а также повышенную температуру и другие признаки болезни.
Наиболее частой причиной POS является болезнь кошачьих царапин, которая может возникнуть, когда человек укусил или поцарапал кошку, которая подвергает его воздействию вредных бактерий.
Другие причины POS включают:
Узнайте больше о признаках и симптомах болезни кошачьих царапин здесь.
Стоматологические проблемы
Некоторые стоматологические проблемы также могут вызвать увеличение PLN. Дизодонтиаз — это медицинский термин, который описывает болезненное, затрудненное или отсроченное прорезывание зубов.
Эта стоматологическая проблема может возникнуть у детей, когда их взрослые зубы прорезываются, или у взрослых, когда у них появляются зубы мудрости.
В некоторых случаях между челюстной костью и частично прорезавшимся зубом может образоваться заполненный жидкостью мешок, называемый зубной кистой.
Без лечения киста может инфицироваться, и эта инфекция может распространиться на PLN, вызывая их опухоль.
Другие симптомы зубной кисты включают:
- боль и припухлость в пораженном зубе и вокруг него
- скопление гноя внутри кисты
- смещение окружающих зубов
лимфома
Большинство причин опухших злотых связаны с к вирусным или бактериальным инфекциям.Однако в очень редких случаях безболезненный отек любого из лимфатических узлов может быть признаком лимфомы.
Лимфома — это рак, который возникает в клетках лимфатической системы. Наиболее распространенными типами являются лимфома Ходжкина и неходжкинская лимфома.
Лимфома может возникать в любом лимфатическом узле, но обычно поражает те, что находятся в следующих областях:
Другие симптомы включают:
Узнайте больше о симптомах лимфомы и ее факторах риска в этой статье.
Тип лечения опухшего PLN будет зависеть от основной причины.В большинстве случаев лимфатические узлы возвращаются к своему нормальному размеру при правильном лечении.
Инфекционные причины
Врач может назначить антибиотики для лечения бактериальных инфекций. Отдых, много жидкости и безрецептурные обезболивающие могут помочь человеку вылечиться от вирусной инфекции.
Стоматологические причины
В случае зубной кисты врач или дантист обычно направляет человека к хирургу-стоматологу.
Хирург может дренировать кисту или удалить ее полностью.Они также могут удалить непрорезавшийся зуб.
Лимфома
Варианты лечения лимфомы зависят от типа и стадии рака. Людям следует поговорить со своим онкологом — онкологом — для получения дополнительной информации о своем плане лечения.
Преаурикулярные лимфатические узлы: причины отека
Злотые — это группа лимфатических узлов, которые расположены прямо перед ушами. Эти лимфатические узлы фильтруют лимфатическую жидкость, поступающую из кожи головы, шеи и различных частей лица.
Человеческое тело содержит около 600 маленьких желез, называемых лимфатическими узлами, которые играют важную роль в функционировании иммунной системы.
Сеть сосудов, называемая лимфатической системой, соединяет лимфатические узлы.
Лимфатические сосуды забирают лишнюю жидкость из тканей тела и направляют ее к ближайшим лимфатическим узлам. Лимфатические узлы содержат иммунные клетки, которые обнаруживают и уничтожают бактерии, вирусы и поврежденные клетки в жидкости.
В конце этого процесса фильтрации лимфатические узлы выпускают чистую жидкость обратно в кровь.
Узнайте больше об анатомии лимфатической системы и о том, как она работает в организме, в этой статье.
Большинство здоровых лимфатических узлов настолько малы, что человек не может их почувствовать.
Иногда лимфатический узел или несколько лимфатических узлов могут опухать, поскольку они усердно работают над удалением вредных веществ из лимфатической жидкости. Припухлость обычно сигнализирует о проблеме где-то в теле.
Врачи используют термин «локализованная лимфаденопатия» для обозначения опухоли в одном лимфатическом узле или небольшом скоплении лимфатических узлов, таких как PLN.
Локальная лимфаденопатия возникает при поражении близлежащих тканей. Проблема может быть следующей:
Генерализованная лимфаденопатия — это отек нескольких лимфатических узлов по всему телу. Определенные инфекции, заболевания и лекарства могут вызвать этот тип опухоли.
Возможные причины отека в злотых:
Инфекции слюнных желез
Околоушные железы — это разновидность больших слюнных желез, которые располагаются над верхней челюстью, по одной перед каждым ухом.Инфекции околоушных желез могут вызвать отек злотых.
Другие возможные симптомы инфекции слюнных желез включают:
- сухость во рту
- ненормальный или неприятный привкус
- опухоль перед ушами, под челюстью или на дне рта
- сжимающую боль в рта или лица, особенно во время еды
- затруднение при открывании рта
- покраснение на боковой стороне лица или верхней части шеи
- лихорадка
Инфекции слюнных желез обычно имеют бактериальный характер.Факторы риска для этих типов инфекций включают:
Узнайте больше о причинах, типах и симптомах инфекций слюнных желез здесь.
Наружный отит
Поделиться на Pinterest Возможные причины увеличения предаурикулярных лимфатических узлов включают наружный отит, инфекции слюнных желез или вирусный конъюнктивит.Наружный отит, или ухо пловца, — это заболевание, вызывающее воспаление, раздражение или инфекцию слухового прохода. Иногда это может привести к увеличению лимфатических узлов вокруг уха.
Другие общие симптомы включают:
- опухший слуховой проход
- покраснение наружного уха
- закупорку в ухе
- приглушенный слух или потеря слуха
- зуд внутри уха
- выделения из уха
- боль внутри уха, особенно при прикосновении к мочке уха
- Боль, которая распространяется от уха к голове, шее или стороне лица
- опухоль лимфатических узлов на шее
Наружный отит часто возникает, когда вода попадает в ловушку ухо, что приводит к росту бактерий и грибков.
Из этой статьи вы узнаете все о том, как лечить и предотвратить появление ушей пловца.
Вирусный конъюнктивит
Конъюнктивит, который люди обычно называют конъюнктивитом, относится к воспалению или отеку конъюнктивы глаза. Конъюнктива представляет собой тонкую оболочку, покрывающую белки глаз.
Конъюнктивит обычно возникает в результате вирусной или бактериальной инфекции глаза. Другие причины включают аллергию и раздражители.
Вирусный конъюнктивит может вызывать набухание злотых и повышение чувствительности.
Симптомы вирусного конъюнктивита обычно начинаются в одном глазу и распространяются на другой в течение нескольких дней. Эти симптомы могут включать:
- розовый цвет или покраснение в белках глаз
- отек конъюнктивы или века
- зуд, жжение или раздражение
- водянистые выделения из глаза
- желание потереть глаз
- образование корки на веках или ресницах, особенно после пробуждения
Люди с конъюнктивитом могут также испытывать симптомы простуды, гриппа или других респираторных инфекций.
Узнайте больше о различных домашних средствах от конъюнктивита в этой статье.
Окулогландулярный синдром Парино
Окулогландулярный синдром Парино (ПОС) — это тип конъюнктивита, который обычно поражает один глаз.
Человек с POS может заметить небольшие желтовато-коричневые узелки в белке глаза и припухлость близлежащих злотых.
Люди с ПОП могут также испытывать покраснение, болезненность или воспаление глаз, а также повышенную температуру и другие признаки болезни.
Наиболее частой причиной POS является болезнь кошачьих царапин, которая может возникнуть, когда человек укусил или поцарапал кошку, которая подвергает его воздействию вредных бактерий.
Другие причины POS включают:
Узнайте больше о признаках и симптомах болезни кошачьих царапин здесь.
Стоматологические проблемы
Некоторые стоматологические проблемы также могут вызвать увеличение PLN. Дизодонтиаз — это медицинский термин, который описывает болезненное, затрудненное или отсроченное прорезывание зубов.
Эта стоматологическая проблема может возникнуть у детей, когда их взрослые зубы прорезываются, или у взрослых, когда у них появляются зубы мудрости.
В некоторых случаях между челюстной костью и частично прорезавшимся зубом может образоваться заполненный жидкостью мешок, называемый зубной кистой.
Без лечения киста может инфицироваться, и эта инфекция может распространиться на PLN, вызывая их опухоль.
Другие симптомы зубной кисты включают:
- боль и припухлость в пораженном зубе и вокруг него
- скопление гноя внутри кисты
- смещение окружающих зубов
лимфома
Большинство причин опухших злотых связаны с к вирусным или бактериальным инфекциям.Однако в очень редких случаях безболезненный отек любого из лимфатических узлов может быть признаком лимфомы.
Лимфома — это рак, который возникает в клетках лимфатической системы. Наиболее распространенными типами являются лимфома Ходжкина и неходжкинская лимфома.
Лимфома может возникать в любом лимфатическом узле, но обычно поражает те, что находятся в следующих областях:
Другие симптомы включают:
Узнайте больше о симптомах лимфомы и ее факторах риска в этой статье.
Тип лечения опухшего PLN будет зависеть от основной причины.В большинстве случаев лимфатические узлы возвращаются к своему нормальному размеру при правильном лечении.
Инфекционные причины
Врач может назначить антибиотики для лечения бактериальных инфекций. Отдых, много жидкости и безрецептурные обезболивающие могут помочь человеку вылечиться от вирусной инфекции.
Стоматологические причины
В случае зубной кисты врач или дантист обычно направляет человека к хирургу-стоматологу.
Хирург может дренировать кисту или удалить ее полностью.Они также могут удалить непрорезавшийся зуб.
Лимфома
Варианты лечения лимфомы зависят от типа и стадии рака. Людям следует поговорить со своим онкологом — онкологом — для получения дополнительной информации о своем плане лечения.

