Шунтирование сосудов сердца: все об операции АКШ
Операционное шунтирование сосудов сердца обеспечивает приток крови к миокарду, за счет создания анастомозов. Искусственных путей кровоснабжения из донорского материала пациента.
Такой метод позволяет возобновить снабжение сердца кислородом, нарушенное из-за уменьшения просвета коронарных сосудов.
Показания для проведения операции
Аортокоронарное шунтирование сосудов сердца проводится при следующих патологических изменениях:
- закупорка венечной артерии левого отдела;
- непроходимость коронарных артерий приближается к 70% или превышает это значение;
- стеноз более чем двух коронарных артерий, сопровождающийся острыми приступами стенокардии.
Клинические показания:
- стенокардия третьего и четвертого функционального класса, невосприимчивая к консервативному лечению;
- коронарный синдром в острой форме с угрозой инфаркта миокарда;
- инфаркт миокарда в острой форме не позже чем через 6 часов после развития некупирующегося болевого синдрома;
- не отягощенная болевым синдромом ишемия, установленная в результате суточного контроля АД и ЭКГ по Холтеру;
- пониженная переносимость нагрузок, установленная в результате проб по тредмил-тесту и велоэргометрии;
- порок сердца, осложненный ишемией миокарда.
Поводом для назначения АКШ являются ситуации, при которых чрезкожный доступ осуществить невозможно, а ангиопластика и стентирование не приносят результата.
Операция на сердце назначается врачом только после комплексного состояния пациента. При котором устанавливаются: степень поражения органа, хронические болезни, возможные риски и т.д.
Обязательно учитывается состояние больного в момент определения необходимости хирургического вмешательства.
Противопоказания к операции
Препятствием к проведению шунтирования могут стать следующие состояния:
Со стороны сердца | Общие противопоказания |
|
|
Как проводится аортокоронарное шунтирование?
Шунтирование сосудов сердца что это такое?
Суть метода заключается в том, что благодаря шунту создается обходной путь, обеспечивающий свободный ток крови от аорты к артерии, минуя закупоренную часть.
Для этой цели используют донорский материал самого пациента: грудная артерия, лучевая артерия или большая подкожная бедренная вена.
Наилучший вариант – грудная артерия, поскольку она минимально подвержена атеросклерозу.
Коронарное шунтирование сосудов сердца может быть одиночным и множественным, исходя из количества непроходимых коронарных сосудов.
ВНИМАНИЕ! Существуют альтернативные способы коррекции состояния закупоренных сосудов. К ним относятся медикаментозная терапия, коронарная ангиопластика и стентирование.
Подготовка к операции шунтирования
Подготовка к операции зависит от срочности ее назначения, т. е. от того плановая она или экстренная). После инфаркта миокарда в экстренном порядке проводят коронарографию, при необходимости расширяя ее до стентирования или коронарного шунтирования.
В этом случае ограничиваются минимальными необходимыми анализами: определением группы крови, факторами свертываемости и ЭКГ в динамике.
Если операция готовится в плановом порядке, то пациента направляют на комплексное обследование:
- ЭКГ;
- УЗИ сердца;
- общий анализ крови и мочи;
- рентген органов грудной клетки;
- коронароангиография;
- маркеры гепатита и ВИЧ;
- реакция Вассермана;
- коагулограмма.
Большинство анализов сдаются в амбулаторном порядке. В стационар пациента направляют за неделю до операции.
С этого момента подготовку к операции курируют врачи, также обучая больного специальной технике дыхания, которая пригодится после хирургического вмешательства.
 Аортокоронарное шунтирование сосудов сердца
Аортокоронарное шунтирование сосудов сердцаКрайний прием пищи разрешен за день до операции. Употреблять жидкость позднее, чем за день до процедуры также запрещено.
После последнего приема пищи больной принимает последнюю дозу лекарственных препаратов.
Утром перед операцией пациенту ставят очистительную клизму, моют, а также бреют грудь и ту часть тела. Откуда будут иссекать трансплантаты для шунтов.
ВНИМАНИЕ! К подготовительному этапу относится также подпись документов.
Ход операции
Операцию проводят под общим наркозом. Длительность процедуры колеблется от 3 до 6 часов.
Это зависит от сложности каждого случая и количества подводимых шунтов.
Доступ к сердцу получают в результате стернотомии —рассечения грудины или посредством мини-разреза в межреберной впадине левой проекции сердца.
После подведения шунтов грудные кости фиксируются металлическими скобами, а ткани сшиваются.
Кровянистые выделения из полости перикарда выводятся через дренажную систему.
Различают три вида аортокоронарного шунтирования:
- С подключением пациента к установке искусственного кровообращения АИК и контролируемой остановкой сердца пациента — оперируют на открытом сердце.
- Без подключения к аппарату искусственного кровообращения. Этот метод позволяет снизить риски послеоперационных осложнений и сократить время проведения операции. Но при этом технически такая операция на открытом сердце гораздо сложнее.
- С помощью мининвазивного доступа — без или подключением к АИК. Метод появился недавно и применяется лишь в некоторых клиниках. Имеет преимущества в виде минимального риска развития осложнений и краткого реабилитационного периода.
 Шунтирование сосудов сердца — идет операция
Шунтирование сосудов сердца — идет операцияВозможные осложнения после шунтирования сосудов
Осложнения при шунтировании сосудов сердца делят на специфические и неспецифические.
К неспецифическим относятся риски, связанные с любой операцией.
К специфическим относятся осложнения такие как:
- сердечный приступ;
- воспалительный процесс внешнего листка околосердечной сумки;
- сбои в работе миокарда и голодание тканей в результате недостаточного снабжения кровью;
- аритмии различных форм;
- инфекционные поражения плевры и травмы;
- инсульт.
Реабилитация в послеоперационный период
Реабилитация проходит в несколько этапов.
Через 10 дней после шунтирования сосудов затягивается шов, а через полгода заживает костный каркас грудины.
На первом этапе послеоперационной реабилитации пациент должен придерживаться диеты, регулярно выполнять дыхательную гимнастику.
Чтобы избежать застоя крови в легких, и практиковать умеренные физические — гимнастика в положении лежа и ходьба.
Заниматься лечебной физической гимнастикой и принимать лекарственные средства, прописанные лечащим врачом.
После выписки пациент должен выполнять лечебную физическую гимнастику, чтобы укрепить сердечно-сосудистую систему.
Настоятельно рекомендуется отказаться от вредных привычек — никотина и алкоголя. Исключить из рациона жирное, жареное, острое и соленое.
Ввести в меню овощи и фрукты, кисломолочные продукты, постное мясо и постную рыбу.
При условии соблюдения врачебных предписаний прогнозы после хирургического вмешательства положительны.
Летальные случаи не превышают 5% от общего количества операций.
В среднем, если аортокоронарное шунтирование сосудов прошло успешно, пациенты живут после операции более десяти лет.
Стентирование и шунтирование сердца: сколько живут после операции, реабилитация после
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [Ф] Фагоциты .. Фитотерапия
- [Х]
что это такое, как проводят операцию, реабилитация и сколько живут
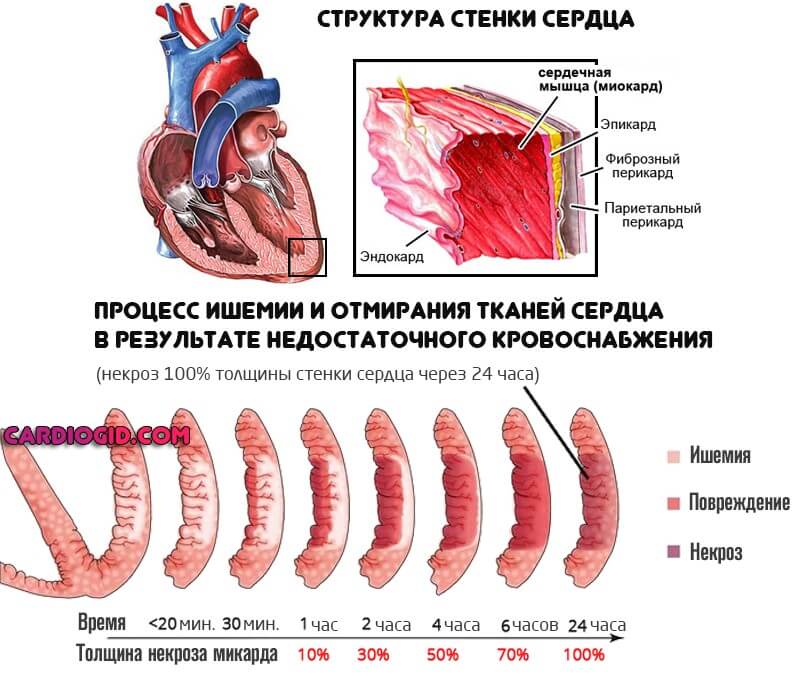
Шунтирование сердца — это радикальная методика восстановления нормального кровотока в миокарде, в процессе операции врачи создают обходные пути, чтобы обеспечить трофику тканей и предотвратить смертельно опасные осложнения.
Процедура трудная, в среднем у команды врачей и персонала в 8-10 человек уходит около 3-4 часов.
Есть и другое название этой методики — коронарное шунтирование сосудов сердца. Это равнозначные наименования.
Выбор способа, определение тактики хирургического лечения, вообще целесообразность такой терапии. Все эти вопросы решает кардиохирург после полного обследования.
При правильной подготовке, нормальном состоянии здоровья и достаточной квалификации врачей-специалистов риски минимальные.
Суть и виды операции
Чтобы понять, что собой представляет коронарное шунтирование, нужно разобраться в анатомии.
Сердце, его мышечный слой или миокард требует огромного количества ресурсов. Это понятно, учитывая, какая нагрузка ложится на орган. Питание и клеточное дыхание обеспечивается через две крупных ветви, отходящие от аорты. Они называются коронарными артериями.
В свою очередь, правый и левый стволы разделяются на еще более мелкие структуры, а те в свою очередь на дополнительную сеть. Так происходит трофика всего сердца.
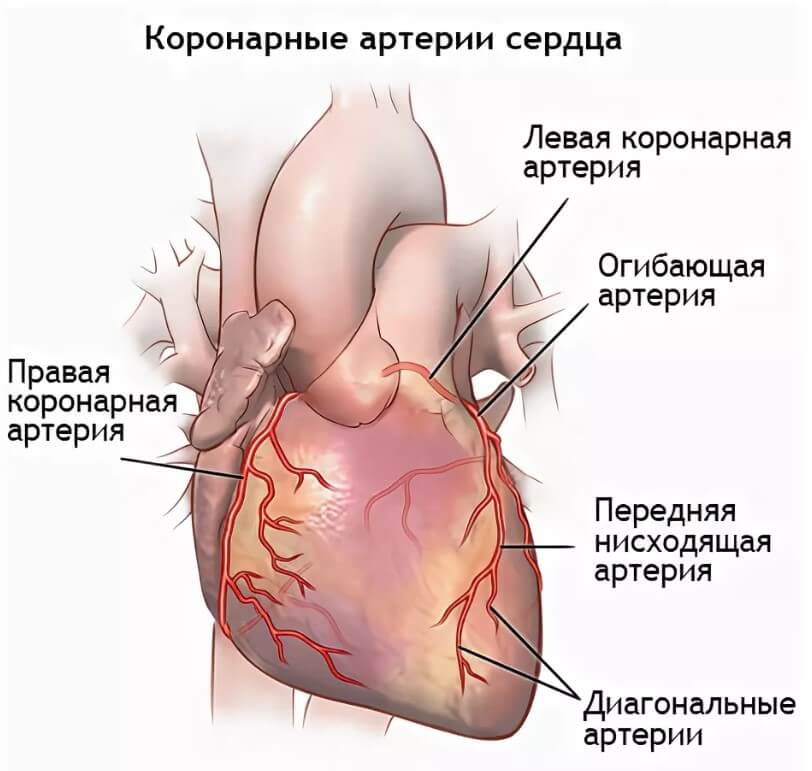
При некоторых заболеваниях, например, атеросклерозе, сосуды уже не могут выполнять свою работу и перегонять кровь к нужному месту. В описанном случае причина в том, что на стенках артерий откладываются холестериновые бляшки. Это механические препятствия.
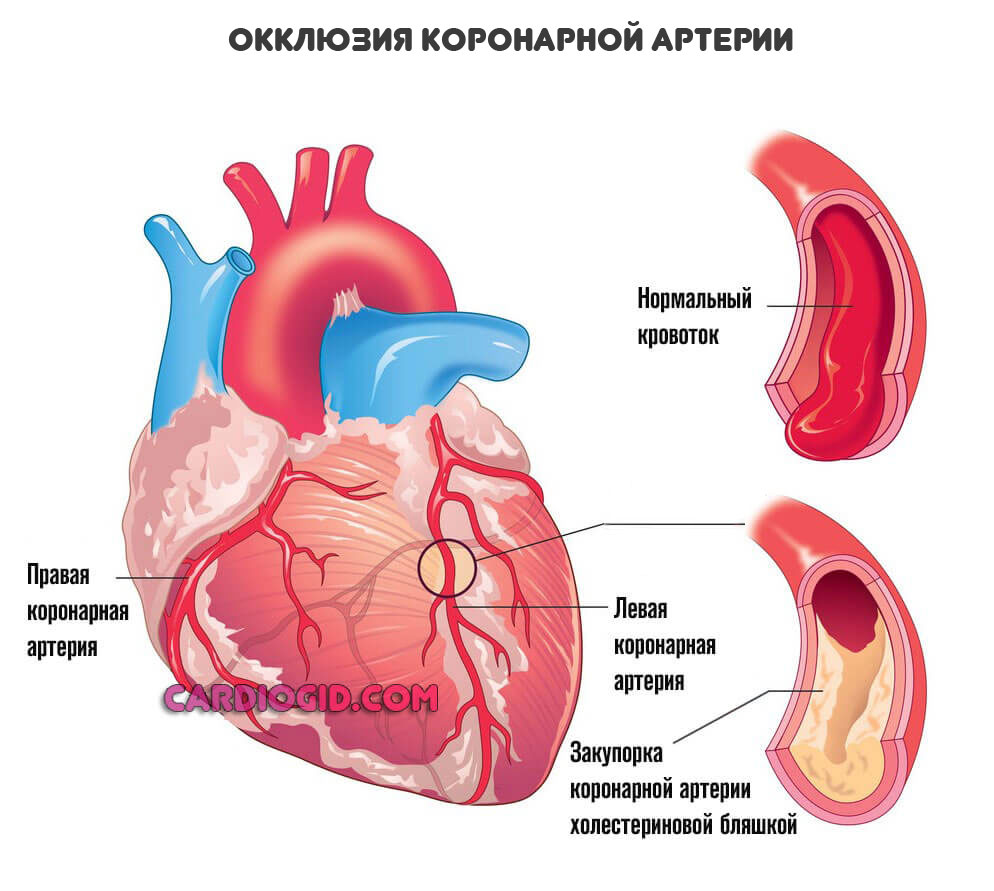
Чем больше образование, наслоение жиров — тем меньшее количество полезных веществ и кислорода в единицу времени получит орган.
Конечный итог — ишемическая болезнь сердца. Также возможна стенокардия. Процессы разные, а суть примерно одна: недостаточный кровоток, нарушение питания и дыхания, постепенное отмирание функциональных тканей самого мышечного слоя, который как раз и обладает сократимостью, перекачивает кровь.
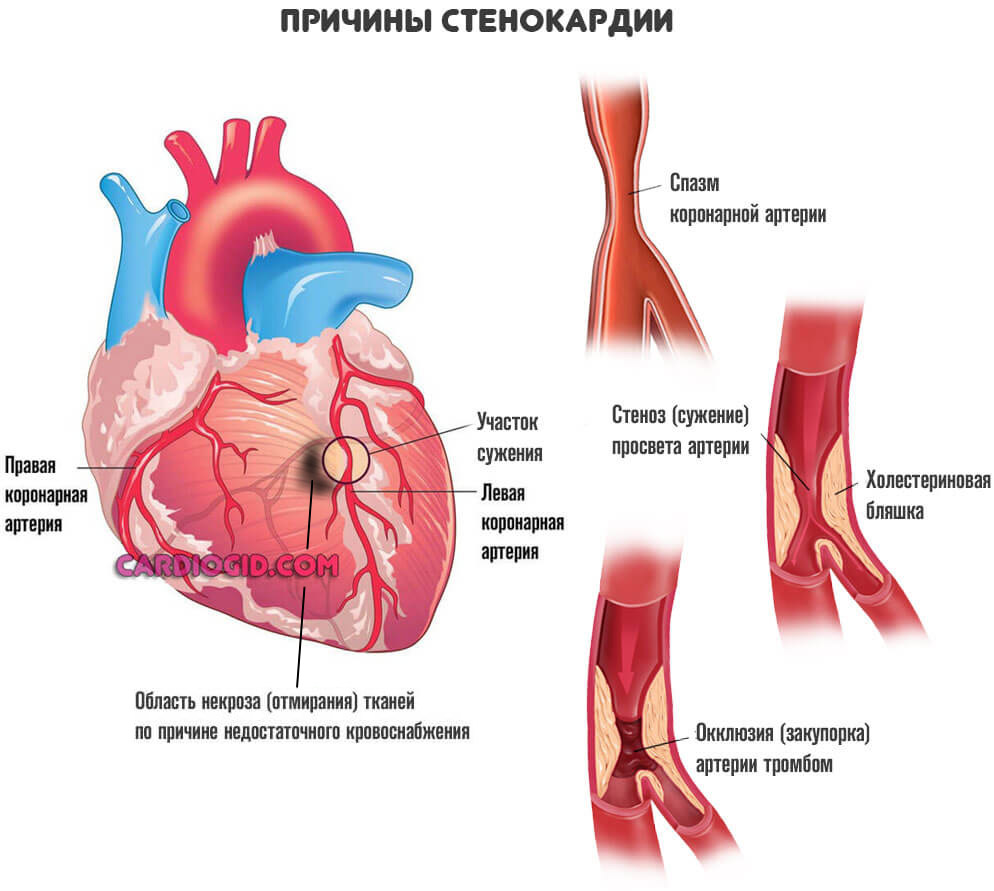
Возможны и другие виновники ишемии. Например, врожденные аномалии развития или тромбы. При условии, что нельзя устранить механические препятствия другими методами (стентированием, баллонированием, то есть расширить участок), прибегают к шунтированию сердца.
Суть можно описать несколькими пунктами:
- Определиться, какой путь может быть основным для обхода. Предстоит соединять коронарную артерию и здоровый сосуд.
- Выбрать вену или другую структуру, которая по размерам, калибру и свойствам могла бы стать шунтом.
- Найти область, которая перекрыта механически или иным образом изменена.
- Создать обходной путь от сосуда-донора до места, куда кровь из-за механического препятствия уже не поступает. Ключевых варианта, какая область может стать источником всего два (см. ниже).
Тем самым, врачи создают искусственную коллатераль. Обходной путь для нормального кровотока.
Существует 3 вида кардиошунтирования. Классификацию проводят по сосуду, который становится донором. Это довольно сильно влияет и на эффективность в разных случаях, и на технику самой операции.
Всего можно назвать три ключевых подхода:
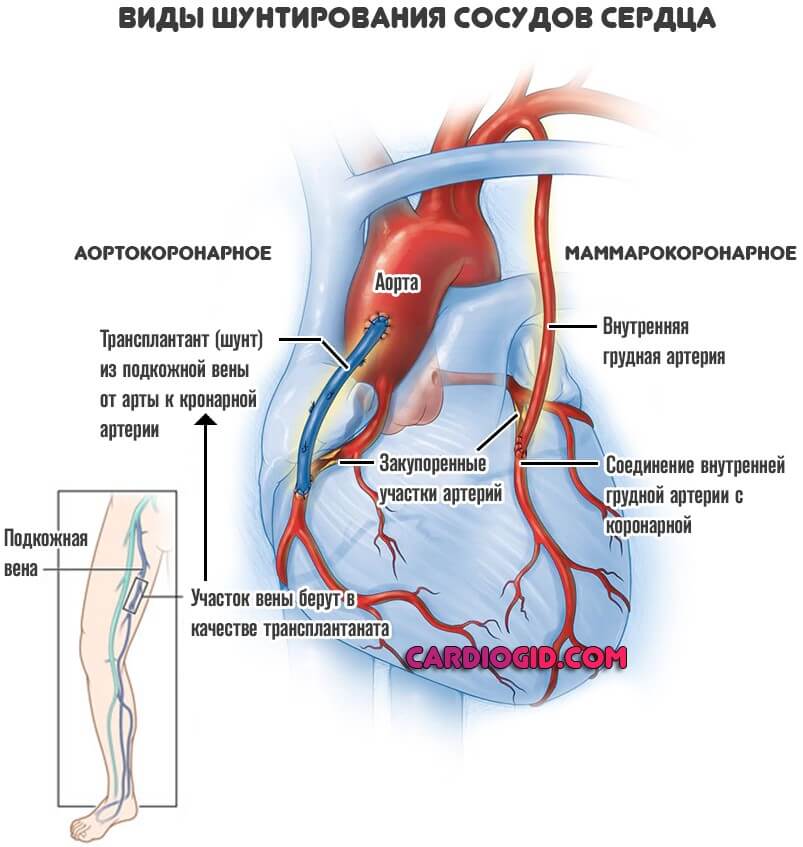
- Аортокоронарное шунтирование (АКШ). Классическая методика. В этом случае кровоток к миокарду поступает напрямую из аорты. Чтобы создать такой обходной путь, нужен довольно крупный фрагмент сосуда. Например, участок вены ноги.
- Маммарокоронарное шунтирование (МКШ). Его используют реже. В основном к методики прибегают, если неэффективной оказалась предыдущая. Также такая операция возможна, когда есть противопоказания: тромбозы, аномалии сосудов.
Суть процедуры заключается в соединении внутренних грудных артерий и собственно миокарда, чтобы обеспечить обходной путь. Если поражены сразу обе коронарные структуры, можно создать двойной шунт.
- При незначительных объемах поражения сердца, врачи прибегают к микроинвазивному шунтированию. Это не самый лучший выбор, если имеются атеросклеротические изменения.
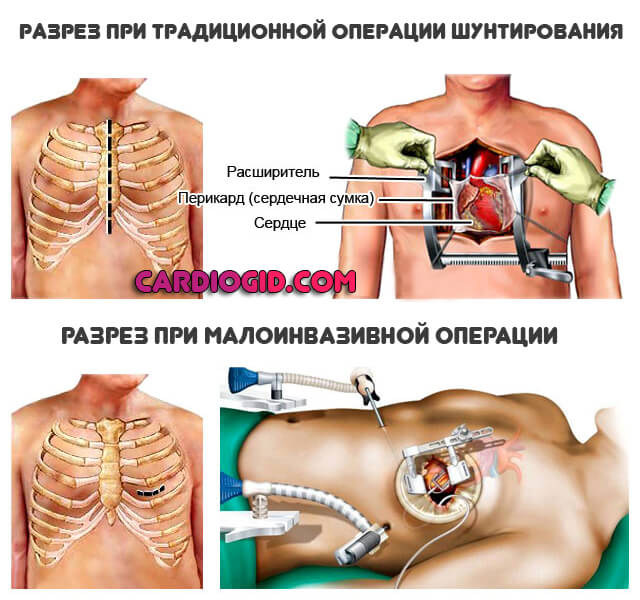
Классифицировать операцию можно и по другому основанию — состояние сердца в момент процедуры. Соответственно, выделяют еще два вида:
- Вмешательство на работающем сердце. Считается куда более трудной методикой терапии, поскольку во время процедуры орган бьется, сокращается. Однако снижаются риски послеоперационных осложнений, реабилитационный период становится куда короче.
- Вмешательство на неработающем сердце. В этом случае пациента приходится подключать к аппарату искусственного кровообращения. В целом, остановка кардиальной деятельности не нормальна и не сулит пациенту ничего хорошего.
После процедуры выше вероятность осложнений, в том числе вторичной ишемии, внезапной остановки сердца. Также возможен отек легких, острые тяжелые воспалительные процессы, которые разрушают миокард.
Тромбозы, в том числе отдаленные, локализованные в сосудах головного мозга — еще один неприятный сюрприз. Вариантов много и все они опасные.
Поэтому долгое время пациент находится в стационаре, а затем под присмотром кардиолога.
Внимание:Срок восстановления больше в 1.5-2 раза.
Аортокоронарное шунтирование (АКШ) считается золотым стандартом хирургического лечения. Отступать от него или нет, насколько, в какую сторону — зависит от случая. Решение остается за кардиохирургом.
Показания к операции
Оснований для такого лечения довольно мало. Они жесткие, поскольку и сама операция несет огромные риски. Просто так, без четкого понимания, никто не назначает шунтирование. Среди основных показаний:
Развитая стенокардия
Речь идет о процессе, при котором сосуды сужаются резко в ответ на напряжение. Изменение температуры среды, погодных условий. Также при физических нагрузках. Это патологическое состояние называется стенокардией напряжения.
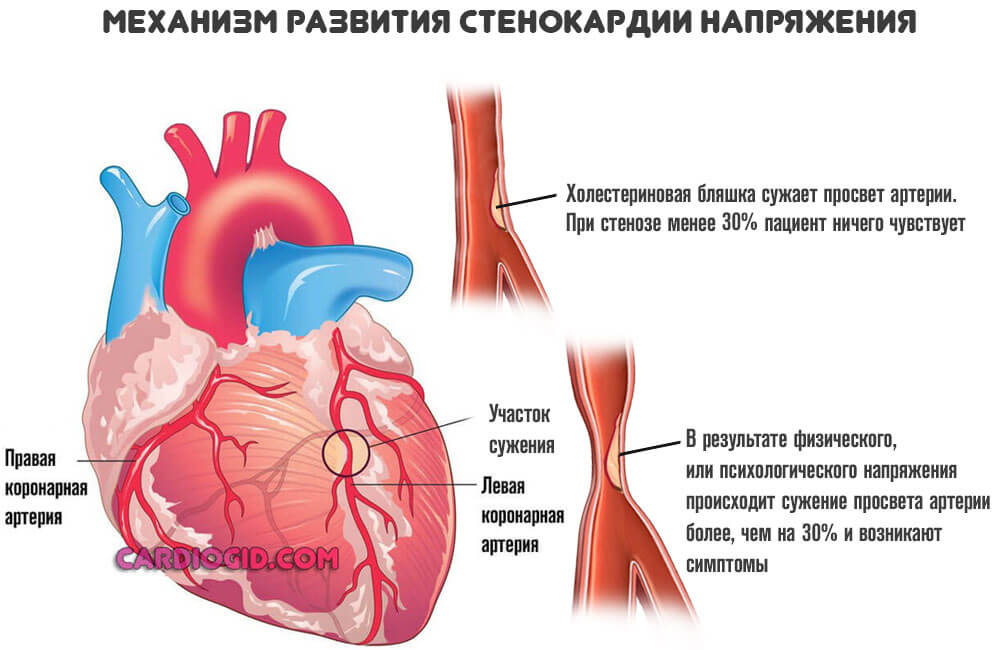
Процесс нестабилен. Его справедливо считают предвестником инфаркта. Как быстро разовьется неотложное состояние, никто заранее не скажет. Поэтому врачи работают в превентивном порядке.
Ишемическая болезнь сердца
Обобщенное наименование для процесса, сопряженного с нарушением местного кровотока. Мышечный орган недополучает кислорода, также полезных соединений.
Поскольку трофика ослабевает, начинаются дистрофические процессы. Ткани сердца отмирают. Но не как при инфаркте — резко, а постепенно.
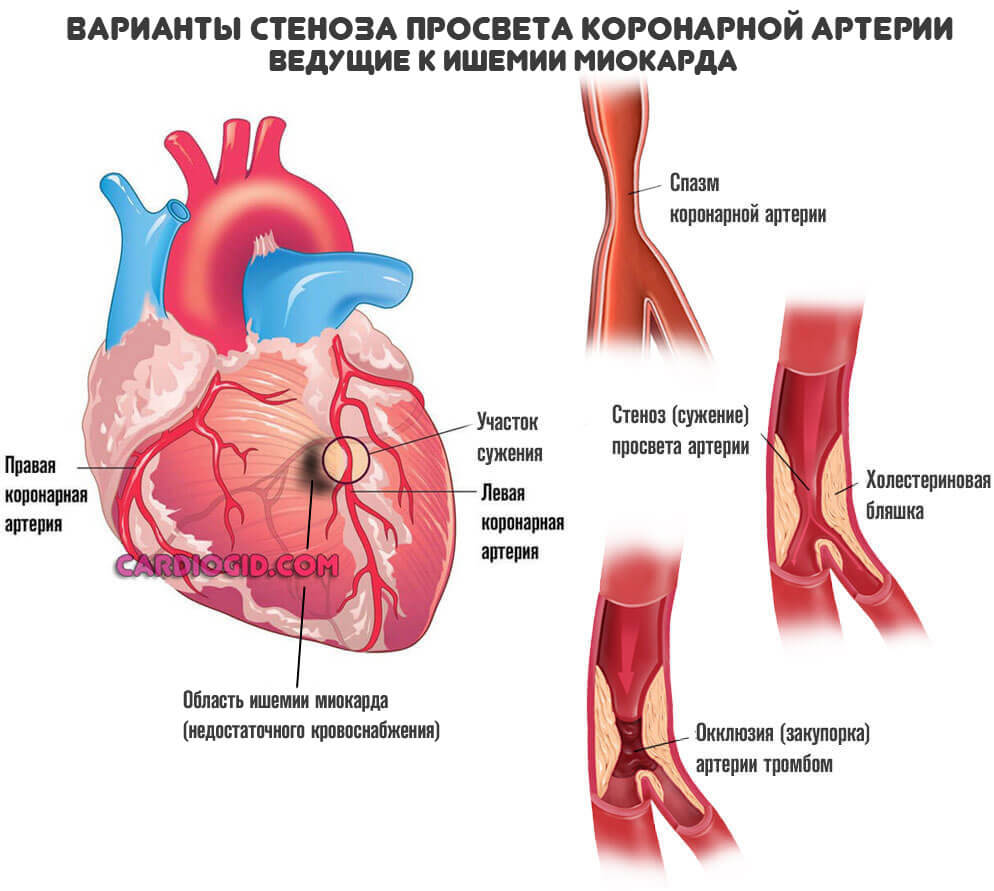
Результат примерно тот же. Снижение выносливости, сократительная способность миокарда падает, начинаются критически опасные осложнений со стороны внутренних органов, мозга.
В конечном итоге наступает инфаркт или инсульт. Чтобы этого не допустить назначают коронарное шунтирование.
Невозможность стентирования или баллонирования
Эти операции тоже направлены не то, чтобы восстановить кровоток в мышечном органе. В то же время, суть совсем иная. Заключается в механическом расширении просвета пораженной артерии. Например, при стентировании используется специальный металлический сетчатый каркас (подробнее об операции читайте в этой статье).
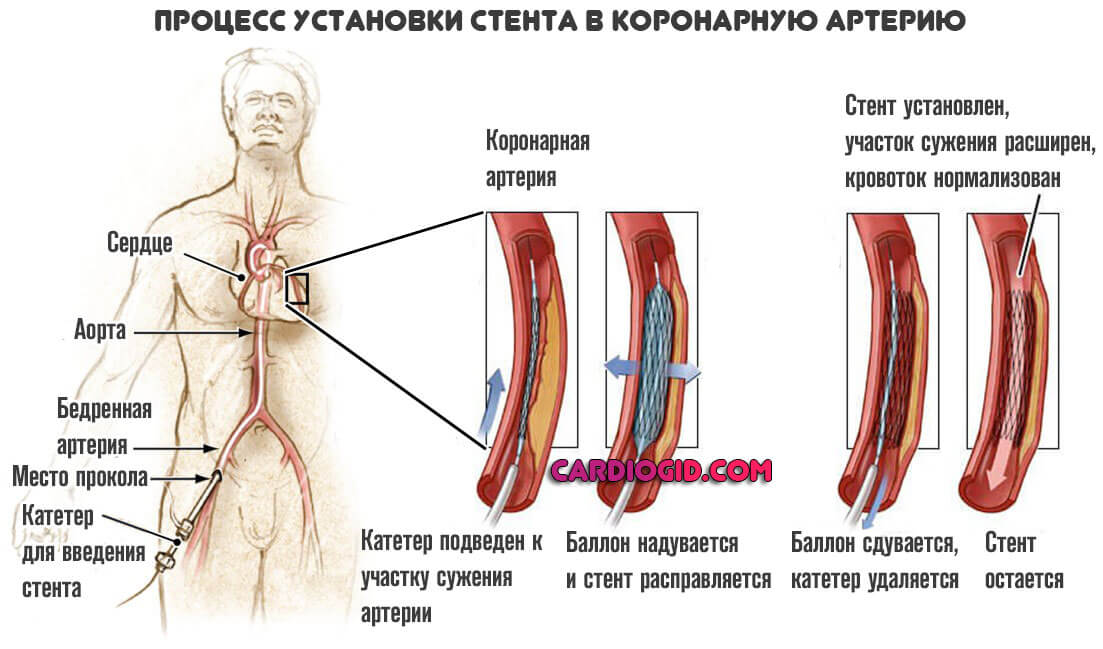
В некоторых случаях смысла в таких мерах нет. Например, если имеет место приобретенный или врожденный порок артерий. Аномальное развитие. В этих случаях необходимо только шунтирование.
Аневризма сосудов сердца
Представляет собой стеночное выпячивание. С одной (мешкоообразное) или сразу двух сторон. Как правило, пораженная артерия уже не способна работать как прежде.
Аневризму нужно удалить, но структура сосуда не позволяет выполнять функции. Потому создают вспомогательный путь. Коллатераль.
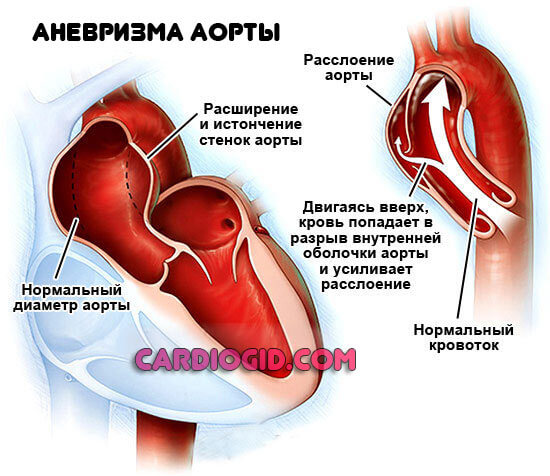
Показаний к шунтированию сосудов сердца не много. На свое усмотрение, врач может назначить операцию в других случаях. Например, при врожденных пороках и прочих состояниях.
Ожидаемые эффекты
Эффективность процедуры разнится, зависит от исходных данных. Как правило, после оперативного лечения пациент может рассчитывать на значительное улучшение состояния.
- Количество приступов стенокардии после шунтирования коронарных артерий падает до нуля. Нет не болевых ощущений, ни прочих симптомов. Это серьезно сказывается на уровне жизни. В положительном ключе.
- Вероятность инфаркта также становится существенно меньше. По разным оценкам, успешное шунтирование сосудов сердца снижает вероятность острого нарушения кровообращения в миокарде в 3-4 раза. Риски выравниваются и становятся примерно такими же, как у здоровых людей.
- Повышается физическая выносливость, переносимость нагрузок. Это результат адекватного питания самого миокарда, мышечной, нервной ткани. Пациент может самостоятельно ходить, в том числе без проблем поднимается по лестницам.
Однако, больным с шунтом все же не рекомендуется превышать допустимую, рекомендуемую норму. Как часто, с какой интенсивностью можно заниматься физической активностью, лучше уточнить у своего кардиохирурга.
- Количество препаратов постепенно уменьшается. Нет необходимости принимать лекарства в прежнем объеме. Хотя определенный минимум все-таки сохраняется. Это поддерживающая мера.
- Риск внезапной смерти также становится ниже.
- Пациент может работать. Выполнять обязанности по дому.
Операция устраняет все возможные риски. Позволяет вернуться к здоровой жизни.
Противопоказания
Оснований для отказа довольно много. Это связано с общей травматичностью и тяжестью операции. Среди них можно назвать:
- Декомпенсированный сахарный диабет. Вызывает генерализованные нарушения работы всех органов и систем. Сосуды страдают чуть ли не в первую очередь. Отсюда повышенная вероятность тромбозов и осложнений. В том числе встречаются и обратные явления. Коагулопатии. Когда свертываемость крови падает.
- Острые инфекционные процессы. Относительное противопоказание. Операцию нельзя делать до тех пор, пока состояние не минует. После лечения и полного восстановления можно прибегнуть к вмешательству. Контролируют динамику по результатам клинических, лабораторных тестов.
- Заболевания легких с декомпенсированой дыхательной недостаточностью. То же самое, пока процесс не отойдет на второй план. Делать операцию пациентам с пульмонологическими болезнями опасно, поскольку резко возрастает вероятность отека легких. Также возможна пневмония после проведенного вмешательства.
- Опухоли, рак. Злокачественные процессы в принципе исключают хирургическое лечение не по профилю. Это большие и совершенно напрасные риски. Поэтому ограничиваются менее радикальными методами. По крайней мере, до тех пор, пока онкологию не устранят или не переведут в стойкую полноценную ремиссию.
- Поражения почек и печени. Суб- и декомпенсированные формы дисфункций. Например, на фоне запущенного нефрита, цирроза.
- Сужение конечных участков коронарных артерий. В этом случае большого смысла от лечения не будет. Нужны другие пути. Хотя формально противопоказаний к шунтированию нет.
- Обширный инфаркт. Опасно вмешиваться, поскольку можно спровоцировать остановку сердца. Или как минимум рецидив неотложного состояния.
- Выраженный кардиосклероз. Замещение функциональной активной ткани, миоцитов, на рубцовую. Она не способна сокращаться. Операция в этом случае бесполезна, поскольку восстановить кровоток невозможно из-за органических изменений миокарда.

- Декомпенсированная сердечная недостаточность. На запущенных стадиях операция несет слишком большие риски. Потенциальная польза куда меньше вероятных осложнений.
Противопоказания к шунтированию коронарных артерий в основном связаны с общим тяжелым состоянием пациента. Риском, что он не выдержит вмешательство. Потому перед началом проводят полную всестороннюю диагностику.
Подготовка
Обследование — это основа. Правильные мероприятия снижают риск опасных осложнений после операции.
Какие процедуры назначают:
- ЭХО. УЗИ-методика, задача — оценить органическое состояние сердца, миокарда.
- ЭКГ. По результатам строит график, на основании которого можно сделать выводы о функциональных нарушениях со стороны мышечного органа. Назначается в паре с эхокардиографией.
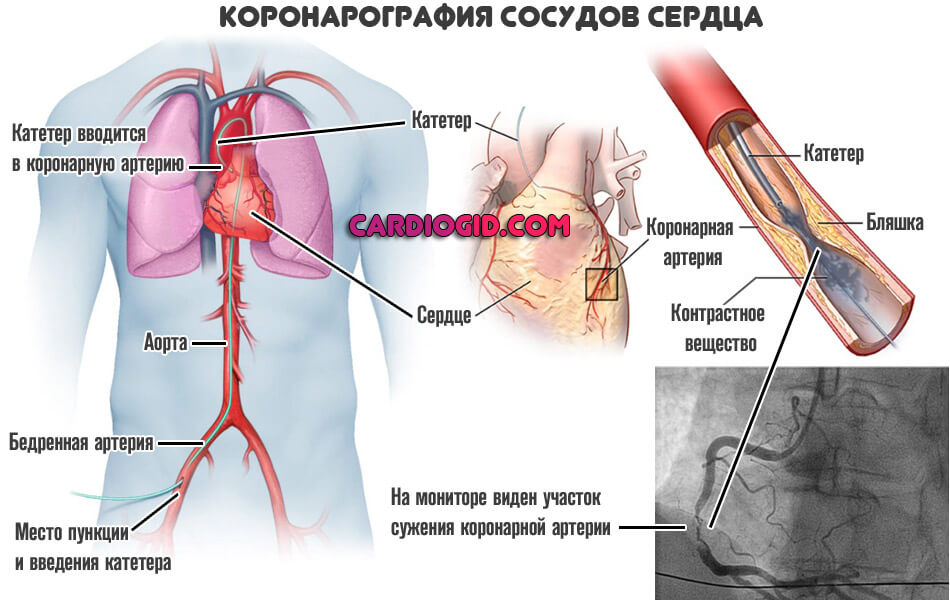
- Коронарография. Обязательная методика. По своей сути — это рентген с контрастным усилением. Позволяет подробно рассмотреть сосуды сердца, исследовать участки сужения и прочие аномалии. Используется в первоочередном порядке.
- ФВД. Функция внешнего дыхания. Ее проводят, чтобы оценить качество работы легких. В том числе при повышенной нагрузке. Это важно, чтоб представлять в каком состоянии дыхательная система.
- Анализ крови общий, биохимия. Чтобы исключить воспалительные процессы.
Исследование мочи. С той же самой целью. - Специальные тесты на инфекционных возбудителей. Реакция Вассермана, анализы на ВИЧ и прочие.
- Консультация анестезиолога. Поскольку предстоит длительный наркоз, нужно ответить на вопросы специалиста. Желательно подробно, не упуская ничего. От этого зависит безопасность.
За сутки до операции пациент отказывается от пищи. Также за несколько дней до начала лечения или даже больше отменяют препараты. Антикоагулянты, прочие опасные. Но строго по усмотрению специалиста. Это нужно, чтобы свести к минимуму риски кровотечений, аритмий.
Выполнение коронарного шунтирования
Операцию по коронарному шунтированию сосудов сердца делают в кардиохирургическом стационаре. Алгоритм процедуры отработан и хорошо известен:
- Пациента вводят наркоз.
- Далее нужно взять участок неповрежденного сосуда, который и будет тем необходимым обходным путем (шунтом). Для этих целей годятся грудная, лучевая артерии или вена ноги. Вопрос решает врач еще до начала мероприятия.
- Следующий шаг — вскрытие грудной клетки, мобилизация тканей, сердца. Создают собственно сам шунт. Если участков сужения или прочего поражения несколько, то больше одной искусственной коллатерали. Как правило, в качестве нового «донора» используют аорту или грудные артерии.
- Шунт проверяют, рану ушивают. Процедуру можно считать оконченной.
Операция длится 3-4 часа. Редко больше. Далее начинается сложный восстановительный период.
Реабилитация
На раннем этапе восстановления пациент находится в реанимации от 2-х до 10 суток. Плюс-минус по потребности. Все это время врачи обрабатывают швы.
- На период до полугода пациенту запрещены тяжелые физические нагрузки. Максимум 3-4 кг без наклона, распределяя вес на обе руки. Поскольку кости грудины только срастаются. Не стоит создавать себе дополнительные проблемы. Чтобы облегчить состояние можно надевать специальные бандажи.
- Ходить нужно, но перетруждаться — запрещено. Медленный шаг. При этом, чтобы избежать венозно-лимфатического застоя рекомендуется надевать специальные компрессионные чулки.
- В течение пары месяцев нужна диета с высоким содержанием железа, витаминов и белка, но переедание исключено, это повышенная нагрузка на сердце.
Пока человек находится в больнице, не может нормально передвигаться, рекомендована дыхательная гимнастика. Так пациент предотвратит воспаление легких.
- После выписки физические нагрузки повышают постепенно. Как только кости грудины срастутся, можно заниматься ЛФК.
Реабилитация продолжается после выписки в специальном центре. Раз в год пациенту рекомендуется посещать санаторий.
Риски и возможные осложнения
Последствия операции, если она сделана правильно, встречаются довольно редко, в среднем, в 5-7% случаев. Зависит от конкретной проблемы.
- Инсульт или инфаркт. Расстройство питания головного мозга и самого сердца соответственно.
- Нарушение процесса сращения грудных костей. Потребует дополнительной медицинской помощи.
- Тромбозы.
- Кровотечения. Обычно на начальной стадии реабилитации. Сразу после операции.
- Болевые ощущения. От них никуда не деться.
- Проблемы с почками.
- Остановка сердца. В результате острого нарушения питания миокарда.
К счастью, действительно серьезные проблемы встречаются редко и польза операции значительно превышает вероятные риски.
Прогнозы и сроки службы шунтов
Перспективы в целом благоприятные. Вероятность инфаркта снижаются в 2-4 раза, то же касается внезапной смерти.
Если сердце не изменено, можно вернуться к полноценной жизни с небольшими ограничениями в физических нагрузках. Операция никак не влияет на ее продолжительность, а уменьшает риски неотложных состояний.
Шунт в идеальных условиях служит около 10-15 лет. Но существуют погрешности. Поэтому стоит рассчитывать на сроки в 7-8 лет или около того.
После ― вновь возникают показания к операции по шунтированию сосудов сердца и нужна вспомогательная терапия.
что это такое, сколько живут после операции, последствия АКШ и реабилитация
Операция по шунтированию сердечных артерий проводится по строгим показаниям, в плановом порядке, с предшествующей тщательной подготовкой пациента. Тем не менее адекватная реабилитация и предупреждение любого осложнения после шунтирования сосудов сердца играет не меньшую роль для восстановления состояния больного, чем предоперационные мероприятия и само вмешательство. Жизнь после хирургического лечения не останавливается, и она должна быть полноценной.
Так как же к нему правильно подготовиться? Как делают операцию на открытом сердце, и какие у нее последствия? И, в конце концов, сколько может стоить весь комплекс лечения?

Шунтирование сердца – что это такое
Это возобновление кровотока в миокарде путем вшивания сосудистого протеза (шунта) ниже смертельно опасного сужения сердечной артерии, т. е. обходя его. Чаще всего применяют тактику аортокоронарного шунтирования. Суть операции состоит в направлении кровотока из аорты в венечные (коронарные) артерии сердца. При аортокоронарном шунтировании соблюдается естественное перемещение крови, в отличие от другого метода – бимаммарного. Его выбирают при выраженных патологических изменениях в стенке аорты. Заключается бимаммарное шунтирование в подшивании к коронарам обеих внутренних грудных артерий.

Коронарное шунтирование венечных артерий – операция на открытом сердце. В отличие от других вмешательств на сердечных сосудах (стентирования, чрескожной баллонной ангиопластики) ее производят после вскрытия грудной полости (с рассечением грудины или через межреберные промежутки). Долгое послеоперационное заживление костной ткани в первом случае – одна из причин длительного реабилитационного периода и некоторых ограничений во время него. Межреберный доступ значительно сокращает время восстановления больного, но он технически сложен для кардиохирурга.
АКШ на сердце и шунтирование грудными артериями выполняется с использованием в качестве протезов собственных сосудов больного: вен или артерий. Связан такой выбор трансплантата с отсутствием искусственных протезов, которые бы по характеристикам приближались к идеальным. Ведь они должны быть эластичными, длительно функционирующими, не вызвать прилипание тромбов, не инфицироваться, не осложняться реакциями отторжения. Именно этими свойствами обладают «родные» сосуды.
- Предпочтение отдается большой подкожной вене ноги, так как ее отсутствие легко восполняется коллатеральным кровотоком. Т. е. после операции «ни одна нога не пострадает». В придачу ее диаметр соответствует размерам протезируемого сосуда. Такое шунтирование называется аутовенозным.
- При варикозном расширении или другой патрологии вен, приходится использовать отрезок артериальной магистрали. Технически легче извлечь лучевую артерию верхней конечности. Она также подходит по диаметру, а ее отсутствие «подстраховывают» оставшиеся артерии предплечья. Донором становится непреобладающая рука. Такое протезирование называют аутоартериальным.
Двойное маммарокоронарное шунтирование также нуждается в сосудистом протезе, так как длины правой грудной артерии недостаточно для выполнения операции. Ею шунтируют огибающую ветвь (ОВ), диагональную, промежуточную и краевую артерии. Левая грудная используется для восстановления кровотока в левой коронарной артерии (ЛКА), ее передней межжелудочковой ветви (ПМЖВ) и передней нисходящей артерии сердца.

Обычно для шунтирования используют подкожную вену ноги. Реже лучевая артерия руки. В современных подходах все чаще применяются внутренние грудные (маммарные) артерии.
Разработана методика множественного шунтирования, при котором используют один длинный трансплантат. Его по очереди подшивают анастомозом «бок в бок» к сердечным сосудам по пути их следования. И последнее слово в медицине – роботизированное шунтирование, производимое специальным аппаратом через сантиметровые разрезы. Врач управляет роботом с помощью джойстиков. Только вот таких врачей в мире – всего лишь 1% от всех кардиохирургов.
Артериальные протезы лучше венозных, т. к. имеют соответствующее коронарам строение, обладают их упругостью и способностью адекватно реагировать на изменения артериального давления. Но при заборе артерии возникает риск кислородного голодания донорских тканей. Вены же уступают по своим качествам: они лишены эластического слоя и на гипертензию реагируют расширением. Зато их отсутствие на ногах может остаться незамеченным. Поэтому перед врачом в период подготовки больного к операции стоит вопрос выбора трансплантата. А значит, пациенту приходится пройти целый комплекс обследований, и не только сердечных сосудов.
Хирургической бригаде в составе кардиохирурга, его ассистентов, анестезиолога и перфузиолога предстоит остановиться и на виде вмешательства: проводить шунтирование артерий на работающем сердце или использовать аппарат искусственного кровообращения. В последнем случае сердце на время операции останавливается, но это состояние не равно клинической смерти. Аппарат продолжает двигать кровь по всем сосудам, в том числе – по незадействованным в пластике венечным артериям. Следовательно, сердечная мышца не остается без питания, она просто перестает сокращаться.

Чтобы не произошло отмирания обескровленных участков миокарда, сердце охлаждают введением холодных кардиоплегических растворов в коронарный синус и/или обкладыванием «ледяной кашей» из замороженного физиологического раствора. Попутно снижают температуру тела больного до 28–30°. В этом случае достигается относительная сухость операционного поля, что при не бьющемся сердце позволяет хирургу осуществлять более точные манипуляции.
Но использование механики чревато своими осложнениями:
- травмой кровяных телец;
- снижением свертывания крови;
- закупоркой мелких сосудов воздухом, оторвавшимися пристеночными сердечными тромбами или атеросклеротическими бляшками в момент запуска сердца.
Кроме того, операция с использованием аппарата искусственного кровообращения продолжительнее, чем на работающем миокарде. Зато, если АКШ дополняется реконструкцией сердечных клапанов или удалением аневризмы, его гарантированно проводят при искусственном кровообращении.
Шунтирование на работающем сердце предусматривает применение специальных стабилизирующих приспособлений, способных частично зафиксировать место операции и дать возможность врачу наложить сосудистые анастомозы без интраоперационных осложнений.
Методика проведения коронарного шунтирования
Операция проходит под общей анестезией и требует введения премедикации. Именно с нее и начинается самый тяжелый для родственников пациента период. Затем больной доставляется в операционную, ему делается наркоз, и врачи приступают непосредственно к хирургическому вмешательству. И где бы ни производилось аортокоронарное или маммарокоронарное шунтирование, – в России, Украине, Германии или Израиле, последовательность этапов у него одинаковая.
После обработки операционного поля антисептиками производится разрез:
- при классической операции рассекается кожа и грудина под ней, жировая ткань средостения, перикард;
- при межреберном доступе – кожа, мягкие ткани в IV–V межреберье, перикард, с последующим наложением ранорасширителя;
- при миниинвазивном шунтировании, применимом только к левой передней нисходящей ветви, рассекаются те же ткани, что и при межреберном, но очень экономно. Фактически операция производится без вскрытия грудной клетки, под контролем КТ, специальными инструментами и аппаратами.
Затем извлекается необходимый сосуд, выбранный для шунтирования: большая поверхностная вена ноги или лучевая артерия – чрескожно, внутренние грудные артерии – при углублении в операционное поле. И только после этого подключается аппарат искусственного кровообращения (если врачи остановились на методе с остановленным сердцем).

Современные кардиохирургические клиники уже могут проводить аорто-коронарное шунтирование БЕЗ вскрытия грудной клетки миниинвазивными методами
Непосредственно шунтирование заключается в подшивании одного конца трансплантата к аорте со стороны пораженного сосуда, и создании анастомоза между другим концом и сердечной артерией ниже сужения. При маммарокоронарном шунтировании конец левой грудной артерии вшивают в ветви ЛКА, а правую грудную артерию «удлиняют» протезом, проводят за грудиной к сердцу, а уж потом вшивают в целевые сосуды.

В среднем накладывают 2-3 шунта. Количество шунтов влияет на сложность и продолжительность операции.
После главного этапа операции проводят контроль гемостаза, запускают остановленное сердце, отключая АИК, зашивают рану послойно наглухо и накладывают асептическую повязку. При чрезгрудинном доступе на грудину накладывают металлические швы. В общей сложности хирургическое вмешательство с отключением сердца длится от 3 до 6 часов, без применения АИК – от 1 до 2 часов, миниинвазивная – и того меньше.
Возможно ли повторное проведение шунтирования? Конечно, возможно, ведь при продолжающемся росте атеросклеротических бляшек несостоятельными могут стать и другие сосуды сердца. Что же касается самих шунтов, то статистика в хирургической кардиологии следующая:
- венозный трансплантат в течение 10 лет закупоривается в 35% случаев;
- лучевая артерия – в 20% случаев;
- внутренняя грудная артерия – лишь в 10% случаев.
Показания для проведения аортокоронарного шунтирования
Вшивание обходных сосудистых протезов показано при неэффективности медикаментозной терапии и невозможности проведения менее инвазивных вмешательств при разных формах ишемической болезни сердца. Его делают в случаях запущенного атеросклероза коронарных артерий, когда бляшки закупоривают просвет более чем на 50%, осложняются тромбозом и критической ишемией миокарда. Назначают шунтирование и после инфаркта сердечной мышцы для предотвращения повторной или рецидивной атаки.
Непосредственно при инфаркте миокарда показание к АКШ рассматривается в индивидуальном порядке: при стабильном состоянии больного и отсутствии подъема сегмента S-T на кардиограмме врачи могут назначить шунтирование.
Читайте также: Атеросклероз сосудов сердца — что это за болезнь и как ее лечить?
Подготовка к процедуре
Если выбор кардиолога остановился на шунтировании, значит больной прошел необходимые исследования, отражающие состояние артерий сердца, и другие методы лечения ему уже не подходят. Речь идет в первую очередь о коронарографии: именно она играет решающую роль в дальнейшей тактике ведения пациента. Ангиографию проводят с введением контрастного вещества в сосудистое русло с последующей рентгенографией, или пользуются уникальными возможностями магнитного резонанса исследовать кровеносную магистраль без контраста.
Читайте также: Коронарография — обследование сосудов сердца. Когда и как делают? Безопасна ли процедура?
Обязательными исследованиями перед кардиологической операцией являются ЕКГ и УЗИ сердца: они определяют необходимость использования АИК и диктуют объем вмешательства. Возможно, потребуется попутная кардиопластика или трансплантация искусственного клапана. А ультразвуковая диагностика внутренних органов даст представление об общем состоянии больного.
Остальное предоперационное обследование проводится по стандарту: анализы крови (развернутый общий, биохимический, коагулограмма, ускоренная реакция на сифилис, группа и резус), мочи, кала. При наличии серьезной хронической патологии делают и специфические анализы для определения степени ее компенсации, пересматривают схемы лечения, отменяют лекарственные средства, разжижающие кровь. Собирают аллергологический анамнез и проводят пробы на переносимость препаратов, которые будут вводиться в ходе АКШ.
Накануне шунтирования пациенту запрещается принимать пищу позже 18-00, пить после полуночи, назначают препараты для очищения кишечника. Особо нервным прописывают успокоительные. При необходимости в день операции делают очистительную клизму.

Стоимость операции
Аортокоронарное шунтирование сосудов сердца в разных странах оценивается по-разному. В Израиле и Германии, где подобные вмешательства были поставлены на поток еще 40 лет назад, и где они выполняются с особым успехом, полный курс лечения стоит около 30 тыс. долларов. В постсоветских странах средняя цена составляет 4-6 тыс. долларов. Это обусловлено сравнительно низкой стоимостью расходных материалов, уровнем больничного обслуживания, невысокими зарплатами. Но «дешевизна» не означает, что наши врачи малоопытные и не имеют практики. К подобного рода операциям привлекаются самые лучшие специалисты.
Риски и возможные осложнения после АКШ
Риск развития осложнений в послеоперационном периоде оценивается еще до шунтирования по шкале EuroSCORE. В ней учитывается множество показателей. Начиная с пола и возраста пациента, и заканчивая результатами проведенных обследований. При количестве баллов более 5 – риск увеличивается вдвое. Среди патологии, усугубляющей течение восстановительного периода, на первом месте стоят ожирение и сахарный диабет. А вот предшествующий прием статинов по статистике значительно снижает частоту развития осложнений.
Осложнения после АКШ можно разделить на ранние и отсроченные.
- К самым ранним, внутриоперационным, относится эмболия сосудов головного мозга оторвавшимся тромбом, атероматозной бляшкой, воздухом в момент запуска сердца после вынужденной остановки. В результате острой закупорки церебральной артерии развивается ишемический инсульт.
- К ранним послеоперационным осложнениям относится боль, аритмия и анемия, инфекция раны как в области сердца, так и в месте взятия донорского сосуда. Инфицирование сердечной сорочки приводит к экссудации выпота в перикард, плевральных листков – к появлению жидкости в легких. И первым проявлением этих процессов становится одышка. Прошунтированных больных может беспокоить кашель, обусловленный повреждением слизистой оболочки гортани во время интубации. Чуть позже в результате неполноценной вентиляции легких из-за длительного лежания могут возникнуть застойные явления в легочной ткани.
- Рассечение грудины дополняет список возможных осложнений. Например, без ношения бандажа возникает риск ее нестабильности и даже расхождения. При несвоевременной коррекции в будущем в этом месте может образоваться ложный сустав. А при инфицировании костной ткани начнется остеомиелит.
- К отдаленным осложнениям относится снижение иммунитета, закупорка шунтов тромботическими массами, высокое давление через год, два или три года. Но не все так плохо: процент удачных операций без ощутимых негативных последствий высок – 90-96 %. При условии планового проведения хирургического вмешательства и тщательной подготовки больного он и того выше.
Шунтирование сердца очень редко заканчивается смертью больного в первые 3 года после операции, а госпитальная летальность регистрируется вообще в единичных случаях. Зачастую смертельный исход наступает в результате других причин. Причем ранняя смертность после операции, проведенной в 80 лет и старше, в 2 раза выше, чем у более молодых пациентов (20% против 10%). И чтобы вовремя предупредить летальные осложнения больным назначают коронарографию через полгода после шунтирования.
Реабилитация и жизнь после шунтирования сосудов сердца
Длительность реабилитационного периода зависит от вида и хода операции, но в среднем она составляет 2-3 месяца. За это время устанавливается сердечный ритм, восстанавливается состав крови, нормализуется иммунитет, и главное – заживает грудина (при условии ношения бандажа). Но окончательное восстановление после коронарного шунтирования артериальных сосудов сердца занимает еще несколько месяцев. И по законодательству прооперированный пациент имеет право использовать один из них на бесплатный отдых и реабилитацию в санатории страны.
Но до этого еще далеко, а пока что, сразу после шунтирования, его ожидает первые повороты в постели, подъем в сидячее положение, затем в стоячее, первые шаги и короткие дистанции. Все это он начнет делать в стационаре, из которого его выпишут на 10–12-й день после вмешательства (предварительно сняв швы). В первый, самый сложный, день можно уже будет лежать то на одном, то на другом боку. На второй-третий – разрешат сесть в постели. А затем нагрузка будет постепенно увеличиваться.
Чтобы не возникло осложнений с ушитой грудиной, рекомендуется носить специальный корсет, ровно столько, сколько назначит врач. При ровном течении послеоперационного и реабилитационного периода срок его использования достигает 4 месяцев. Корсет необходимо надевать еще в постели, между ним и телом обязательно должна быть прослойка из хлопчатобумажной ткани. Если сосудистым протезом послужила большая подкожная вена, обязательно бинтование оперированной ноги эластическим бинтом. Его также наматывают еще до подъема в стоячее положение, и каждый раз во время сна снимают.
Реабилитация после АКШ – долгий путь к полному восстановлению, но его нужно пройти, тем более что боль в ранах постепенно успокоится, приступов стенокардии уже не будет, а если и изредка будут, то легкие и непродолжительные. Медики рекомендуют постоянно увеличивать физическую нагрузку, а именно: с каждым днем проходить все большие и большие расстояния. Можно выполнять несложную работу по дому, не требующую сильного напряжения и подъема тяжестей. Разрешение на секс должен дать врач после оценки состояния пациента. При отсутствии осложнений интимная близость может быть позволена уже через 2 недели пребывания в домашних условиях.
Прием медикаментов в течение всего реабилитационного периода будет разным, и зависящим от ситуации. Врач назначит симптоматическую терапию, в том числе и анальгетики, но только не НПВП. После АКШ нельзя пить нестероидные обезболивающие и вот почему: они влияют на свертывающую систему крови и способствуют тромботическим сердечнососудистым осложнениям. В аптечке послеоперационного больного обычно находятся противоаритмические, гипотонические, гиполипидемические, мочегонные средства и антиагреганты.
Принять душ после операции врачи разрешают через 1,5-2 недели – т. е. после выписки домой. Мытье в ванной немного отсрочивается. Водные процедуры можно проводить после полного заживления послеоперационных ран. Вода не должна быть слишком горячей, а процедура мытья – продолжительной. А вот баня и сауна с парилкой противопоказана длительное время, возможно, и всю жизнь.
Немного о юридической стороне вопроса: на все время реабилитации пациенту выдается больничный лист. Срок больничного может достигать 12 месяцев от даты операции. Но многое зависит от состояния человека. Сидячие рабочие при желании могут вернуться в офис уже через 1,5-2 месяца. Для коротких поездок даже можно сесть за руль (если это не перечит инструкции применяемых лекарств). Можно ли в таком сроке послеоперационного периода работать водителям общественного транспорта или дальнего следования? Спустя 2–3 года – можно, но не раньше.
Пациентам с выраженной сердечной недостаточностью лучше по окончании больничного перейти на группу инвалидности. Какие документы необходимы – подскажет врач.
Рекомендации по питанию
Диета после шунтирования сосудов сердца не отличается от рационального питания для снижения уровня холестерина крови – главного виновника, доведшего больного до операционного стола. При выписке медики вместе с рекомендациями по реабилитационному периоду обязательно вручают памятку с разрешенными продуктами и блюдами. Предлагаемое меню состоит из отварного нежирного мяса птицы и морской рыбы, растительных масел, цельнозерновых каш, овощей, фруктов и ягод. Можно и нужно есть пищевую клетчатку и зелень, кисломолочные продукты, орехи.
Читайте также: ТОП-9 эффективных диет для снижения холестерине в крови
Физические упражнения
Реабилитационная гимнастика в первую очередь направлена на поддержание мышечного тонуса и гибкость суставов. Сначала ее придется делать сидя. Упражнения, входящие в комплекс лечебной физкультуры, будут порекомендованы врачом. Если пациент захочет и у него будет возможность, он сможет посещать отделения ЛФК при лечебном учреждении и заниматься в группе таких же выздоравливающих, как и он. Дома же можно обойтись просто зарядкой.
Упражнения в домашних условиях можно утяжелять легкими грузами (книжками, полулитровыми бутылками с водой). Сначала рекомендуется держать в руках не более 300 г веса. Затем его увеличивать по 250 г в день на каждую руку. Так желательно достигнуть 10 кг общего веса поднимаемого груза. С ходьбой та же ситуация: дистанцию желательно удлинять на 400–500 м каждый день. Сначала нужно ходить по ровной местности, затем – по пересеченной.
Курение и алкоголь
Эти вредные привычки лидируют в списке самых частых причин атеросклероза. Поэтому нет смысла уточнять, что после аортокоронарного шунтирования их нужно запретить в первую очередь. И дело даже не в атеросклеротических бляшках – холестериновые депозиты растут долго. Алкоголь и никотин вызывают интоксикацию, заставляя миокард сокращаться быстрее. А нагрузки, в том числе и токсические, после операции на сердце противопоказаны. Можно ли принимать слабый алкоголь? Тоже – нет. Такого токсического эффекта, как, например, водка или крепленое вино, они не оказывают, но уровень холестерина все же повышают.
Дают ли группу инвалидности после шунтирования
Аортокоронарное шунтирование – не инвалидизирующая операция. Но в некоторых случаях группа инвалидности оформляется. Это касается в первую очередь больных с выраженной сердечной недостаточностью. Инвалидность после шунтирования могут присвоить на 1–2 года с дальнейшим переосвидетельствованием. Ведь состояние больного за этот период может в корне поменяться. Хотя в единичных случаях инвалидность присваивается пожизненно.
В этом случае выставляется диагноз «состояние после АКШ», который имеет собственный код по МКБ-10 (Z 95.1 – наличие аортокоронарного трансплантата).
Читайте также: Баллонная ангиопластика — операция по восстановлению проходимости сосудов
Сколько живут после шунтирования сердца
Продолжительность жизни прооперированных больных полностью зависит от состояния остальных сосудов, дальнейшего образа жизни и сопутствующей патологии. Шунтирование гарантированно спасает от инфаркта миокарда в зоне протезированной артерии, но не предохраняет от некроза сердечной мышцы другой локализации. Но и шунт тоже может постепенно облитерироваться. Так, через год после операции сужение трансплантата начинается у каждого пятого, а через 10 лет – у всех.
Большинство людей, соблюдающих рекомендации врачей, полноценно живет десятки лет, периодически обследуясь и принимая симптоматическую терапию. Прогноз для жизни после АКШ благоприятный, несмотря на статистику смертности. В нашей стране она составляет от 4% до 10%, и связано это с поздней обращаемостью и запущенностью случаев. Вовремя проведенное шунтирование сосудов сердца значительно снижает риск летального исхода.
Отзывы людей, сделавших операцию
Перед каждым прооперированным в свое время вставал вопрос: делать или нет шунтирование, и если да, то где? Но неминуемость инфаркта все решала: люди отправлялись на операцию, переносили ее и восстанавливались. Исходя из отзывов пациентов хирургической кардиологии, АКШ страшно своей длительностью и «кровавостью»: родственникам приходилось часами просиживать под операционным блоком и неоднократно сдавать кровь. Многим, конечно, пришлось искать финансовой поддержки на стороне, решать, в какой клинике экономнее и качественнее прооперироваться.
Да, состоятельные больные рекомендуют ложиться на шунтирование (АКШ) в Израиле или Германии, ну, в крайнем случае в Турции. Но ведь наши врачи не уступают зарубежным! Ход операции, выбор шунта, ведение послеоперационного периода остаются неизменными независимо от места проведения вмешательства. А реабилитационный период зависит от того, кто как восстанавливается.
Шунтирующая операция на сердце – сложное хирургическое вмешательство. Его проводят далеко не во всех медицинских учреждениях, и оно имеет определенные показания и риски. Но кто не рискует в данном случае, тот не живет!
|
|
как делают операцию, осложнения после коронарного шунтирования, АКШ, МКШ, виды шунтов
Возможно вас заинтересует
Новое исследование показывает, что не только недостаток сна влияет на здоровье. Согласно последним данным, наличие нерегулярного сна может способствовать риску возникновения таких сердечно-сосудистых проблем, как стенокардия, инфаркт миокарда,…
Ход процедуры Показания Типы стентов Стоимость стентирования Противопоказания к стентированию Итоги
Операция Росса — это кардиохирургическое вмешательство, при котором аортальный клапан сердца пациента заменяется собственным легочным клапаном (аутотрансплантатом). А на место легочного клапана имплантируется гомографт. Это довольно сложная операция…
Любая ситуация, которая требует хирургического вмешательства, пугает человека. Но, если речь идёт об операции на сердце, то пациенты склонны к особенным предубеждениям и страхам, большинство из которых далеки от действительности.
Задать вопрос
Коронарное шунтирование сердца — показания, техника проведения
Операции при сердечно-сосудистых заболеваниях проводятся очень часто. Одной из них является коронарное шунтирование сердца. Смысл операции состоит в том, чтобы привести общее состояние пациента в норму. А также чтобы нормализовать кровообращение в любом отдельном органе. Когда назначается манипуляция? Как она проводится? Об этом и об особенностях реабилитационного периода рассказывается далее в статье.
Что это такое
Коронарное шунтирование сердца – это сложное хирургическое вмешательство, которое проводиться на сосудах сердечной мышцы человека.
Процедура крайне тяжелая и связана с множеством рисков. В большинстве случаях хирургическое вмешательство позволяет спасти человека.
Пару лет назад, оно было доступно только состоятельным гражданам. Сегодня же можно получить квоту на проведение бесплатной манипуляции.
Показания

Операция проводиться только в случае сужения просвета нескольких или одно коронарного сосуда.
Закупорка вен и артерий приводит в ишемии, поэтому шунтирование сосудов сердца жизненно необходимо.
У большинства пациентов ишемия миокарда вызвана атеросклерозом. Кроме как образования тромба на их стенках откладываются холестериновые бляшки.
Главными показаниями для проведения приведенного хирургического вмешательства служат:
- нестерпимая боль в грудине, отдающая в левое или правое плечо;
- постоянные скачки показателей артериального давления;
- возникновение тахикардии;
- приступы тошноты, вызванные сильной болью;
- хроническая изжога.
Диагностику всех патологий проводит врач-кардиолог, сосудистый хирург. Для этого они собирают полный анамнез пациента, анализируют его жалобы и направляют на полное обследование.
Только после выявления показаний, начинается постепенная подготовка к операции.

Обследования
Вся информация о состоянии коронарных сосудов представлена при помощи коронарографии и ультразвукового сканирования, а также во время мультиспиральной компьютерной кардиографии.
Каждый из методов диагностики дает возможность определить стадийность поражения и назначить правильную схему терапии. Кроме того проводятся стандартные, но обязательные анализы:
Каждый из пунктов может дать развернутый ответ при определении причин и степени патологии.
Подготовка

Для выполнения данной операции коронарного шунтирования сосудов сердца необходима тщательная подготовка, включающая в себя некоторые аспекты.
- Последний прием пищи должен состояться за 24 часа до начала. Прием жидкости тоже исключается.
- Прием медикаментов производится в момент приема еды.
- Вечером накануне и утром перед процедурой очищается кишечник.
- Утром перед процедурой должно принять душ.
- Оперирующий хирург за сутки проводит осмотр пациента, составляется план процедуры, подписываются необходимые документы.
Разновидности
Вид операции зависит от того фактора, какая артерия или вена используется для установки шунта, выделяют три главных разновидности шунтирования:
- маммарокоронарное;
- аутоартериальное аортокоронарное;
- аутовенозное.
Сосуды, не зависимо от их места нахождения, выделяют 2-мя путями – открытым и закрытым доступом.

Техника проведения
Первым дело пациентом занимаются профессиональные врачи-анестезиологи, берут тесты на реакцию наркоза. Собирают анамнез на наличие аллергических реакций на лекарственные средства. В ином случае осложнения после шунтирования сосудов сердца могут быть необратимыми.
После уже работу начинают хирурги. Чтобы получиться доступ к сердечной мышцы, делается полостной разрез вдоль груди. После визуальной оценки состояния органа и на основе данный ангиограммы, врач решает о месте локализации шунта.
Для установки шунта хирурги используют: грудную артерию, подкожную бедренную вену и лучевую артерию. С целью предотвращения тромбов, в кровь вводиться гепарин.
Далее хирург делает искусственную остановку сердца пациента, путем ввода раствора на основе охлажденного калия до 29°С. С момента ввода препарата, кровообращение осуществляется под воздействием специального аппарата.
Врач подводит шунт к аорте и к области коронарной артерии далее от локализации ее сужения. Сразу после установки, орган запускают заново, из организма человека выводиться калиевой раствор. Место разреза зашивается, пациента переводят в палату интенсивной терапии.

Реабилитация и возможные осложнения
Реабилитация после шунтирования сосудов сердца достаточно долгая. На протяжении 2-х недель после проведения данного сложного хирургического вмешательства, все водные процедуры противопоказано.
В первую очередь – это объясняется тем, что на грудной клетке и ногах, обширные послеоперационные швы.
Чтобы регенерация ран была как можно быстрее, их ежедневно обрабатывают антисептическими средствами и делают перевязку. Так же для восстановления, рекомендуется носить послеоперационный бандаж в течение полугода.
Последствиями от операции шунтирование сердца могут быть следующие состояния:
- застой крови и лимфы в легких;
- развитие анемии;
- образование воспалительных процессов — флебит, перикардит;
- сбой в работе иммунной системы;
- аритмия.
Образ жизни после операции
Жизнь после шунтирования сосудов сердца может быть прежней. Сразу после операции предстоит серьезная работа над самим собой. Возможен отказ от прежних увлечений, привычек, которые могут навредить.
Это не относится к спорту. Рекомендуется постепенно увеличивать физические нагрузки, и соблюдать предписание врачей. После снятия швов, следует проконсультироваться с врачом по поводу использования медикаментов, ускоряющих заживления рубцов.
Половая жизнь
Не следует отказываться от удовольствия. После оперативного вмешательства секс будет таким же, как и прежде.
Но первые 6 недель не нужно напрягать организм. Только после полного заживления можно вернуться к прежней сексуальной активности.
Алкоголь и курение

Важно оставить позади все пагубные привычки — они негативно влияют на деятельность сердечной мышцы. Никотин оказывает отрицательное воздействие, а также способствует развитию ишемической болезни миокарда.
Спирт часто становиться причиной образования холестериновых бляшек в артериях.
Активная жизнь в послеоперационный период может продолжаться годы, но только в том случае если соблюдать все предписания хирургов. Необходимо вовремя принимать все назначенные препараты – это одно из важных условий реабилитации и всего последующего периода.
Аортокоронарное шунтирование | NHLBI, NIH
Традиционная АКШ — наиболее распространенный вид операции АКШ. Эта операция занимает от трех до шести часов, в зависимости от того, сколько артерий необходимо обходить. Узнайте больше о том, как подготовиться к операции.
Вам введут внутривенную (IV) линию для жидкости и лекарств, которые заставят вас уснуть перед операцией. Вы будете подключены к аппарату искусственной вентиляции легких, чтобы поддерживать ваше дыхание. Хирург делает разрез посередине груди через грудину.Кость расщепляется, а грудная клетка отделяется, чтобы хирург мог добраться до сердца.
Вы получите лекарства, которые временно остановят сердцебиение. Это облегчает хирургу соединение здоровых кровеносных сосудов, называемых трансплантатами, с коронарными артериями. Для этого требуется аппарат искусственного кровообращения, который добавляет кислород в вашу кровь и прокачивает его по всему телу во время операции, пока ваше сердце не бьется.
 Как работает аппарат искусственного кровообращения во время операции. Аппарат искусственного кровообращения добавляет кислород и качает кровь по всему телу, в то время как сердце останавливается во время операции. Кровоснабжение подключено к аппарату через трубки. Сначала кровь, нуждающаяся в кислороде, покидает сердце и попадает в аппарат, минуя легкие. Кислород добавлен в кровь в машине. Затем машина перекачивает богатую кислородом кровь к остальному телу.
Как работает аппарат искусственного кровообращения во время операции. Аппарат искусственного кровообращения добавляет кислород и качает кровь по всему телу, в то время как сердце останавливается во время операции. Кровоснабжение подключено к аппарату через трубки. Сначала кровь, нуждающаяся в кислороде, покидает сердце и попадает в аппарат, минуя легкие. Кислород добавлен в кровь в машине. Затем машина перекачивает богатую кислородом кровь к остальному телу. Затем хирург возьмет артерию или вену из вашей ноги, руки, живота или груди. Трансплантат подключается к заблокированной коронарной артерии.Новый кровеносный сосуд обходит заблокированную часть, создавая новый путь кровотока к сердечной мышце. Количество трансплантатов зависит от того, сколько коронарных артерий необходимо шунтировать.
Когда трансплантация закончена, хирург перезапустит сердце и восстановит кровоток. Сердце обычно начинает биться само, но иногда для его запуска используются легкие толчки. Хирурги сшивают грудину проволокой.
.Аортокоронарное шунтирование (АКШ)
Восстановление в больнице
Проснувшись после операции, вы почувствуете слабость. Вы будете в отделении интенсивной терапии (ICU), где проведете 1-2 дня. В течение этого времени ваша частота сердечных сокращений, артериальное давление и уровень кислорода будут регулярно проверяться. Пока вы находитесь в отделении интенсивной терапии, ваша семья сможет ненадолго навещать вас.
Через внутривенную (в / в) трубку в руку вы будете получать жидкости и лекарства.Дыхательная трубка останется на месте до тех пор, пока вы не проснетесь и не сможете дышать самостоятельно. У вас также будет катетер в мочевом пузыре для слива мочи. Когда вы сможете встать и самостоятельно воспользоваться ванной, медсестры уберут ее. Пневматические дренажные трубки остаются на месте от 1 до 3 дней после операции.
Ваш врач может порекомендовать вам носить компрессионные чулки и на ногах, чтобы предотвратить скопление и свертывание крови. Эти чулки плотно прилегают к щиколотке и становятся более свободными по мере того, как поднимаются по ноге.
Вы будете испытывать наибольший дискомфорт в первые 2–3 дня после операции. Но через день или два после операции вы сможете сесть в кресло, начать ходить и начать дыхательные упражнения, чтобы снизить риск легочных осложнений. Кроме того, ко второму дню вы будете есть твердую пищу. Вы также будете готовы выйти из отделения интенсивной терапии. После выхода из отделения интенсивной терапии вы отправитесь в переходное отделение больницы на 3-5 дней.
АКШ не является лекарством от ИБС, поэтому важно, чтобы вы и ваш врач обсудили план лечения, который включает изменение образа жизни, чтобы помочь вам оставаться здоровым.Рекомендации могут включать:
- Не курить
- Принимать лекарства, снижающие «плохой» (ЛПНП) холестерин
- Повышение активности
- Поддержание здорового веса
- Сокращение потребления насыщенных жиров (нездоровых жиров)
- Добавление большего количества овощей , Цельное зерно и фрукты в ваш рацион
Ваш врач и медсестры также дадут вам инструкции по восстановлению в домашних условиях, особенно в отношении:
- Как ухаживать за разрезами
- Как распознать признаки инфекции или других осложнений
- Когда звонить врачу
- Когда записываться на прием
Кардиологическая реабилитация
Ваш врач может направить вас на кардиологическую реабилитацию (реабилитацию), которая представляет собой структурированную программу упражнений, которая может помочь вам повысить вашу физическую активность уровень под непосредственным наблюдением медицинских специалистов.Программа включает работу с диетологами, эрготерапевтами, психологами и другими поставщиками медицинских услуг, которые могут помочь вам восстановиться после операции и почувствовать уверенность в том, что у вас есть навыки, чтобы вести здоровый образ жизни. Вы можете начать кардиологическую реабилитацию, пока еще находитесь в больнице, и продолжать ее в течение нескольких месяцев после операции.
Поговорите со своим врачом о том, может ли кардиологическая реабилитация вам помочь.
Лекарства
Ваш врач пропишет лекарства для снятия боли во время выздоровления, снижения холестерина и артериального давления, снижения риска образования тромбов, лечения диабета или лечения депрессии.Вы должны принимать лекарство точно в соответствии с предписаниями. Это важная часть вашего ухода после операции.
Ваша выписка из больницы будет зависеть от того, насколько быстро вы выздоровеете и испытаете ли вы какие-либо осложнения, но вы должны ожидать, что ваше пребывание в больнице составит примерно 7 дней.
Восстановление дома
В первые 3–6 недель вы, вероятно, будете часто чувствовать усталость. Это потому, что ваше тело использует много энергии для самоисцеления. Потерпи; со временем ваша усталость уменьшится.Вы можете обнаружить, что трудно позволять людям помогать, но делегирование некоторых задач и обучение принятию помощи могут помочь вам быстрее выздороветь. Полное восстановление после АКШ может занять 12 недель и более.
Нередко после операции на сердце можно испытывать беспокойство или депрессию. Если вы чувствуете особенное беспокойство или стресс, обратитесь к своей терапевтической бригаде, семье и друзьям. Вы также можете подумать о том, чтобы присоединиться к группе поддержки или поговорить с профессиональным консультантом.
Чтобы узнать о том, как пациент может выздороветь после операции на сердце, прочтите «На что на самом деле похоже восстановление после операции на сердце?» Опыт пациента.”
Побочные эффекты
Вы получите инструкции о том, как бороться с типичными побочными эффектами хирургических вмешательств, такими как:
- Дискомфорт или зуд от заживляющих разрезов
- Отек области, где была удалена артерия или вена трансплантация
- Боль в мышцах или напряжение в плечах и верхней части спины
- Усталость (утомляемость), перепады настроения или депрессия
- Проблемы со сном или потеря аппетита
- Запор
- Боль в груди вокруг места разреза грудной кости
Побочные эффекты часто проходят в течение 4-6 недель.
Большинство раневых инфекций развивается в течение 14 дней после операции. Если у вас появятся какие-либо из следующих признаков или симптомов, вам следует немедленно обратиться к врачу:
- Лихорадка выше 100,4 ° F
- Новая или усилившаяся боль в груди или вокруг разреза
- Учащенное сердцебиение
- Покраснение кожи , кровотечение или гнойный дренаж из разреза
Физическая активность
Ваш врач посоветует вам, когда вы снова сможете начать физическую активность.Это варьируется от человека к человеку, но через 6 недель большинство людей могут возобновить вождение и вернуться к работе (если ваша работа не требует физических нагрузок).
Также важно, чтобы после выписки из больницы вы не сидели весь день в постели или на диване. Даже если вы можете ходить только несколько минут за раз, регулярные подъемы и занятия могут помочь вашему выздоровлению. По мере того, как вы становитесь сильнее, старайтесь ходить дольше, но будьте осторожны, чтобы не утомиться. Даже обычные повседневные дела могут утомлять вас, поэтому не забудьте остановиться и сесть, если вы начинаете чувствовать себя подавленным.Старайтесь двигаться не менее 30 минут в день.
Текущее лечение
Уход после операции будет включать периодические осмотры у ваших врачей. Ваш первый визит после операции, скорее всего, состоится в течение 4 недель после операции. Во время визита могут быть сделаны такие тесты, как ЭКГ, стресс-тестирование и эхо, чтобы увидеть, как работает ваше сердце.
Для получения дополнительной информации прочтите «Чего ожидать после операции на сердце».
Подробнее о ишемической болезни сердца.
Рецензент: Lauren G.Кейн, Мэриленд,
Май 2019 г.
Операция по шунтированию коронарной артерии
Что такое операция по аортокоронарному шунтированию?
Операция по аортокоронарному шунтированию (АКШ) — это процедура, применяемая для лечения ишемической болезни сердца. Ишемическая болезнь сердца (ИБС) — это сужение коронарных артерий — кровеносных сосудов, снабжающих сердечную мышцу кислородом и питательными веществами. ИБС вызывается скоплением жирового материала в стенках артерий. Это нарастание сужает внутреннюю часть артерий, ограничивая приток богатой кислородом крови к сердечной мышце.
Один из способов лечения закупорки или сужения артерии — обойти закупорку коронарной артерии с помощью куска здорового кровеносного сосуда из любого места вашего тела. Кровеносные сосуды или трансплантаты, используемые для обходной процедуры, могут быть частями вены на ноге или артерии в груди. Также можно использовать артерию от запястья. Ваш врач прикрепляет один конец трансплантата над закупоркой, а другой конец — под закупоркой. Кровь преодолевает закупорку, проходя через новый трансплантат и достигая сердечной мышцы.Это называется операцией шунтирования коронарной артерии.
Традиционно, чтобы обойти закупорку коронарной артерии, врач делает большой разрез в груди и временно останавливает сердце. Чтобы открыть грудную клетку, врач разрезает грудину пополам по длине и раздвигает ее. Как только сердце обнажено, ваш врач вставляет трубки в сердце, чтобы кровь могла прокачиваться по телу с помощью аппарата искусственного кровообращения. Шунтирующий аппарат необходим для перекачивания крови при остановленном сердце.
В то время как традиционная процедура «открытого сердца» по-прежнему широко применяется и часто предпочитается во многих ситуациях, были разработаны менее инвазивные методы обхода заблокированных коронарных артерий. Процедуры «без помпы», при которых не нужно останавливать сердце, были разработаны в 1990-х годах. Могут использоваться другие минимально инвазивные процедуры, такие как хирургия замочной скважины (выполняется через очень маленькие разрезы) и роботизированные процедуры (выполняются с помощью движущегося механического устройства).
Зачем мне может понадобиться операция шунтирования коронарной артерии?
Ваш врач использует операцию по аортокоронарному шунтированию (АКШ) для лечения закупорки или сужения одной или нескольких коронарных артерий с целью восстановления кровоснабжения сердечной мышцы.
Симптомы ишемической болезни сердца могут включать:
К сожалению, у вас может не быть никаких симптомов на ранней стадии ишемической болезни сердца, но болезнь будет продолжать прогрессировать до тех пор, пока не произойдет достаточная закупорка артерии, чтобы вызвать симптомы и проблемы. Если кровоснабжение сердечной мышцы продолжает снижаться в результате усиления закупорки коронарной артерии, у вас может быть сердечный приступ. Если не удается восстановить кровоток в определенной области пораженной сердечной мышцы, ткань погибает.
Ваш врач может порекомендовать операцию АКШ и по другим причинам.
Каковы риски операции аортокоронарного шунтирования?
Возможные риски операции шунтирования коронарной артерии (АКШ) включают:
Кровотечение во время или после операции
Сгустки крови, которые могут вызвать сердечный приступ, инсульт или проблемы с легкими
Инфекция в месте разреза
Пневмония
Проблемы с дыханием
Панкреатит
Почечная недостаточность
Нарушение сердечного ритма
Отказ трансплантата
Смерть
В зависимости от вашего состояния могут быть другие риски.Обязательно обсудите любые опасения со своим врачом перед процедурой.
Как мне подготовиться к операции шунтирования коронарной артерии?
Ваш врач объяснит вам процедуру, и вы сможете задать вопросы.
Вам будет предложено подписать форму согласия, которая дает ваше разрешение на проведение теста. Внимательно прочтите форму и задавайте вопросы, если что-то неясно.
Наряду с обзором вашей истории болезни ваш врач может провести полный медицинский осмотр, чтобы убедиться, что ваше здоровье в целом хорошее перед процедурой.Вам могут потребоваться анализы крови или другие диагностические тесты.
Вас попросят не есть и не пить в течение 8 часов до процедуры, обычно после полуночи.
Вас могут попросить принять душ с мылом или специальным очищающим средством накануне вечером и утром в день операции.
Сообщите своему врачу, если вы беременны или думаете, что можете быть беременными.
Сообщите своему врачу, если вы чувствительны или имеете аллергию на какие-либо лекарства, йод, латекс, ленты или анестетики (местные и общие).
Сообщите своему врачу обо всех лекарствах (рецептурных и внебиржевых), витаминах, травах и добавках, которые вы принимаете.
Сообщите своему врачу, если у вас в анамнезе есть нарушения свертываемости крови или если вы принимаете какие-либо разжижающие кровь лекарства, аспирин или другие лекарства, влияющие на свертываемость крови. Вам могут попросить прекратить прием некоторых из этих лекарств перед процедурой.
Ваш врач может провести анализ крови перед процедурой, чтобы узнать, сколько времени требуется вашей крови для свертывания.
Сообщите своему врачу, если у вас есть кардиостимулятор или любое другое имплантированное сердечное устройство.
Если вы курите, бросьте курить как можно скорее. Это может повысить ваши шансы на успешное выздоровление после операции и улучшить ваше здоровье в целом.
В зависимости от вашего состояния здоровья врач может попросить вас заняться другими делами, чтобы подготовиться.
Что происходит при шунтировании коронарной артерии?
Операция по аортокоронарному шунтированию (АКШ) требует пребывания в больнице.Процедура может варьироваться в зависимости от вашего состояния и практики вашего врача.
Обычно АКШ следует этому процессу:
Вас попросят удалить все украшения или другие предметы, которые могут помешать процедуре.
Вы переоденетесь в больничную рубашку и опорожните мочевой пузырь.
Медицинский работник вставит вам внутривенную (IV) трубку в вашу руку или руку. В шею и запястье будут вставлены другие катетеры для контроля вашего сердца и артериального давления, а также для взятия образцов крови.
Вы будете лежать на спине на операционном столе.
Анестезиолог будет постоянно контролировать вашу частоту сердечных сокращений, артериальное давление, дыхание и уровень кислорода в крови во время операции. После того, как вы введете успокоительное (погрузитесь в глубокий сон), вам в горло введут дыхательную трубку, и вы подключитесь к аппарату искусственной вентиляции легких, который будет дышать за вас во время операции.
В мочевой пузырь будет введен катетер для слива мочи.
Кожа над местом операции будет очищена антисептическим раствором.
Когда все трубки и мониторы будут на месте, ваш врач сделает надрезы (разрезы) на одной или обеих ногах или на одном из ваших запястий, чтобы получить доступ к кровеносным сосудам, которые будут использоваться для трансплантатов. Он или она удалит сосуд (ы) и закроет эти разрезы.
Врач сделает разрез (надрез) по центру груди от чуть ниже адамова яблока до чуть выше пупка.
Врач разрезает грудину (грудину) пополам по длине. Он или она разделит половинки грудины и раздвинет их, чтобы обнажить ваше сердце.
Операция по аортокоронарному шунтированию — процедура на помпе
Чтобы наложить трансплантаты на очень маленькие коронарные артерии, вашему врачу необходимо временно остановить ваше сердце. В сердце будут введены трубки, чтобы кровь могла проходить через ваше тело с помощью аппарата искусственного кровообращения.
После того, как кровь будет отведена в устройство обхода для откачки, ваш врач остановит сердце, введя в него холодный раствор.
Когда сердце остановлено, врач проведет процедуру обходного трансплантата, сшив один конец участка вены над крошечным отверстием в аорте, а другой конец — над крошечным отверстием в коронарной артерии чуть ниже закупорка. Если ваш врач использует внутреннюю молочную артерию внутри грудной клетки в качестве обходного трансплантата, нижний конец артерии будет вырезан изнутри грудной клетки и зашит отверстие в коронарной артерии ниже закупорки.
Вам может потребоваться более одного шунтирования, в зависимости от того, сколько у вас закупорок и где они расположены. После того, как все трансплантаты будут завершены, врач внимательно проверит их, поскольку кровь течет по ним, чтобы убедиться, что они работают.
После проверки шунтирующих трансплантатов врач пропустит кровь, циркулирующую через шунтирующий аппарат, обратно в ваше сердце, и он или она извлечет трубки из аппарата.Ваше сердце может перезапуститься само, или его можно перезапустить легким электрическим током.
Ваш врач может вставить в ваше сердце временные провода для кардиостимуляции. Эти провода можно подключить к кардиостимулятору, и при необходимости можно будет контролировать кардиостимуляцию в течение начального периода восстановления.
Операция по аортокоронарному шунтированию — процедура без помпы
После того, как ваш врач открыл грудную клетку, он или она стабилизирует область вокруг артерии, подлежащую обходу, с помощью специального инструмента.
Остальная часть сердца будет продолжать работать и перекачивать кровь по телу.
Аппарат искусственного кровообращения и лицо, которое его запускает, могут находиться в режиме ожидания на тот случай, если процедура должна быть завершена на обходном канале.
Врач выполнит процедуру обходного трансплантата, сшив один конец секции вены над крошечным отверстием в аорте, а другой конец — над крошечным отверстием в коронарной артерии чуть ниже закупорки.
Вам может быть выполнено более одного шунтирования, в зависимости от того, сколько у вас закупорок и где они расположены.
Перед тем, как закрыть грудную клетку, врач внимательно осмотрит трансплантаты, чтобы убедиться, что они работают.
Завершение процедуры, оба метода
Ваш врач сшивает грудину маленькими проволоками (например, теми, которые иногда используются для восстановления сломанной кости).
Он или она вставит вам в грудь трубки для слива крови и других жидкостей из области сердца.
Ваш врач снова сшит кожу вокруг грудины.
Ваш врач через рот или нос вставит вам в желудок зонд для слива желудочных жидкостей.
Затем он или она наложат стерильную повязку или повязку.
Что происходит после операции аортокоронарного шунтирования?
В больнице
После операции вас могут отвезти в палату восстановления, а затем в отделение интенсивной терапии (ОИТ) для тщательного наблюдения.Машины будут постоянно отображать электрокардиограмму (ЭКГ), артериальное давление, другие показания давления, частоту дыхания и уровень кислорода. Операция по аортокоронарному шунтированию (АКШ) требует пребывания в больнице не менее нескольких дней.
Скорее всего, у вас в горле будет трубка, которая поможет дышать через вентилятор (дыхательный аппарат), пока вы не станете достаточно стабильными, чтобы дышать самостоятельно. По мере того как вы продолжаете просыпаться от наркоза и начинаете дышать самостоятельно, ваш врач может настроить дыхательный аппарат, чтобы вы могли больше дышать.Когда вы достаточно бодрствуете, чтобы дышать самостоятельно, и можете кашлять, ваш врач снимет дыхательную трубку. В большинстве случаев дыхательную трубку удаляют вскоре после операции, обычно в тот же день или рано утром следующего дня. В это время врач также удалит желудочный зонд.
После того, как дыхательная трубка отключится, медсестра поможет вам откашляться и каждые пару часов делать глубокий вдох. Это будет неудобно из-за болезненности, но очень важно сделать это, чтобы слизь не скапливалась в легких и не вызывала пневмонию.Медсестра / медбрат покажет вам, как при кашле прижимать подушку к груди, чтобы облегчить дискомфорт.
Хирургический разрез может быть болезненным или болезненным в течение нескольких дней после операции АКШ. Принимайте болеутоляющее при болезненности в соответствии с рекомендациями врача. Аспирин или некоторые другие обезболивающие могут увеличить вероятность кровотечения. Обязательно принимайте только рекомендованные лекарства.
Ваш врач может вводить лекарства через капельницу, чтобы помочь вашему кровяному давлению и сердцу, а также контролировать любые проблемы с кровотечением.По мере стабилизации вашего состояния он или она постепенно уменьшится, а затем прекратит прием этих лекарств.
После того, как ваш врач удалит дыхательный и желудочный зонд и состояние вашего здоровья станет стабильным, вы можете начинать пить жидкости. Вы можете постепенно включать больше твердой пищи по мере того, как сможете с ней справиться.
Когда ваш врач определит, что вы готовы, вас переведут из отделения интенсивной терапии в отделение послеоперационного ухода. Ваше выздоровление продолжится там. Вы можете постепенно увеличивать свою активность, вставая с постели и продолжая гулять.Вы можете есть твердую пищу, как только сможете ее перенести.
Член вашей группы по уходу организует для вас поездку домой и назначит повторный визит к вашему врачу.
Дома
Когда вы вернетесь домой, важно, чтобы операционная зона была чистой и сухой. Ваш врач даст вам конкретные инструкции по купанию. Ваш врач снимет швы или хирургические скобки во время последующего визита в офис, если они не были удалены перед выпиской из больницы.
Не садитесь за руль, пока врач не сообщит вам, что все в порядке.У вас могут быть другие ограничения активности.
Сообщите своему врачу, если у вас есть что-либо из следующего:
Температура 100,4 ° F (38 ° C) или выше или озноб
Покраснение, припухлость, кровотечение или другие выделения из любого участка разреза
Усиление боли вокруг любого участка разреза
Проблемы с дыханием
Быстрый или нерегулярный пульс
Отек ног
Онемение рук и ног
Постоянная тошнота или рвота
Ваш врач может дать вам другие инструкции после процедуры, в зависимости от вашей ситуации.
Следующие шаги
Перед тем, как согласиться на тест или процедуру, убедитесь, что вы знаете:
Название теста или процедуры
Причина, по которой вы проходите тест или процедуру
Какие результаты ожидать и что они означают
Риски и преимущества теста или процедуры
Возможные побочные эффекты или осложнения
Когда и где вы должны пройти тест или процедуру
Кто будет проводить тест или процедуру и какова квалификация этого человека
Что бы произошло, если бы вы не прошли тест или процедуру
Любые альтернативные тесты или процедуры, о которых можно подумать
Когда и как вы получите результаты
Кому позвонить после теста или процедуры, если у вас возникнут вопросы или проблемы
Сколько вам придется заплатить за тест или процедуру
Аортокоронарное шунтирование (АКШ)
Аортокоронарное шунтирование (АКШ) — это хирургическая процедура, применяемая для лечения ишемической болезни сердца.
Отводит кровь вокруг суженных или закупоренных частей крупных артерий для улучшения кровотока и снабжения сердца кислородом.
Почему проводят
Как и все органы в теле, сердце нуждается в постоянном притоке крови.
Это кровоснабжение 2 крупных кровеносных сосудов, называемых левой и правой коронарными артериями.
Со временем эти артерии могут сужаться и затвердевать из-за накопления жировых отложений, называемых бляшками.
Этот процесс известен как атеросклероз.
Считается, что люди с атеросклерозом коронарных артерий страдают ишемической болезнью сердца.
Ваши шансы на развитие ишемической болезни сердца увеличиваются с возрастом.
Вы также гораздо более вероятно пострадаете, если:
- куришь
- у вас избыточный вес или ожирение
- у вас диета с высоким содержанием жиров
Ишемическая болезнь сердца может вызвать стенокардию, то есть боль в груди, возникающую при ограничении подачи богатой кислородом крови к сердцу.
Хотя многие случаи стенокардии можно лечить с помощью лекарств, тяжелая стенокардия может потребовать коронарного шунтирования для улучшения кровоснабжения сердца.
Другой риск, связанный с ишемической болезнью сердца, — это возможность разрыва (расщепления) одной из бляшек коронарной артерии с образованием тромба.
Если сгусток крови блокирует кровоснабжение сердца, это может вызвать сердечный приступ.
Может быть рекомендовано шунтирование коронарной артерии, чтобы снизить вероятность сердечного приступа.
Порядок действий
Шунтирование коронарной артерии включает в себя взятие кровеносного сосуда из другой части тела (обычно в груди, ноге или руке) и прикрепление его к коронарной артерии выше и ниже суженной области или закупорки.
Этот новый кровеносный сосуд известен как трансплантат. Количество необходимых трансплантатов будет зависеть от того, насколько серьезна ваша ишемическая болезнь сердца и сколько коронарных кровеносных сосудов сужены.
Аортокоронарное шунтирование проводится под общим наркозом, что означает, что вы будете без сознания во время операции. Обычно это занимает от 3 до 6 часов.
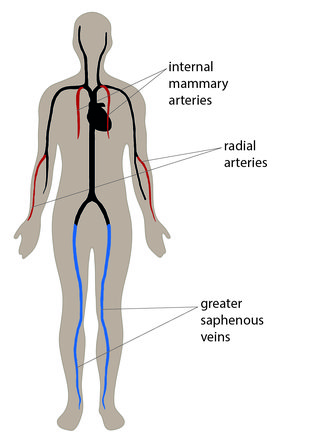 Места для шунтирования коронарной артерии
Кредит:
Места для шунтирования коронарной артерии
Кредит:NHS Digital / Annabel King
Восстановление
Большинству людей необходимо будет оставаться в больнице не менее 7 дней после аортокоронарного шунтирования.
Вам следует назначить контрольный визит, обычно через 6-8 недель после операции.
Восстановление требует времени, и все выздоравливают с разной скоростью.
Обычно вы должны уметь сидеть в кресле через 1 день, ходить через 3 дня и ходить вверх и вниз по лестнице через 5 или 6 дней.
Когда вы пойдете домой, вам нужно будет несколько недель расслабиться.
Примерно через 6 недель вы сможете вернуться к своей обычной деятельности, включая работу, вождение и секс.
Большинство людей полностью выздоравливают в течение 12 недель.
Риски хирургические
Как и при любом другом хирургическом вмешательстве, шунтирование коронарной артерии сопряжено с риском осложнений.
Обычно они относительно незначительны и поддаются лечению, например, нерегулярное сердцебиение или раневая инфекция, но также существует риск серьезных осложнений, таких как инсульт или сердечный приступ.
После операции
После проведения аортокоронарного шунтирования у большинства людей значительно улучшаются такие симптомы, как одышка и боль в груди, и снижается риск сердечного приступа.
Но шунтирование коронарной артерии не является лекарством от ишемической болезни сердца.
Если вы не измените образ жизни, например не будете придерживаться здоровой диеты и регулярно заниматься спортом, ваши пересаженные артерии в конечном итоге также станут твердыми и суженными.
В некоторых случаях может потребоваться повторное шунтирование коронарной артерии или может потребоваться процедура расширения артерий с использованием небольшого баллона и трубки, называемой стентом (коронарная ангиопластика).
Альтернативы
Коронарная ангиопластика — основная альтернатива шунтированию коронарной артерии.
Это менее инвазивная операция, при которой длинная гибкая полая пластиковая трубка, называемая катетером, вводится в кровеносный сосуд на руке или в паху.
Кончик катетера направляется под рентгеновским излучением к артериям, снабжающим ваше сердце, к точке, где произошло сужение артерии.
Затем надувается баллон, прикрепленный к катетеру, чтобы расширить артерию, а небольшая металлическая трубка, называемая стентом, часто используется для поддержания артерии открытой.
Обычно восстановление после коронарной ангиопластики занимает меньше времени, чем после аортокоронарного шунтирования, но вероятность повторения процедуры выше.
Кроме того, коронарная ангиопластика не может быть рекомендована, если несколько коронарных артерий заблокированы и сужены или если структура кровеносных сосудов около сердца является ненормальной.
Как долго мне придется ждать операции?
Время, в течение которого вам придется подождать, прежде чем наложат коронарный шунт, будет варьироваться от области к области.
Ваш терапевт или кардиохирург должен рассказать вам, каковы списки ожидания в вашем районе или в выбранной вами больнице.
В идеале, вы должны получить лечение в течение 3 месяцев с момента принятия решения об операции.
Последний раз просмотр СМИ: 14 мая 2020 г.
Срок сдачи обзора СМИ: 14 мая 2023 г.
Последняя проверка страницы: 7 ноября 2018 г.
Срок следующего рассмотрения: 7 ноября 2021 г.




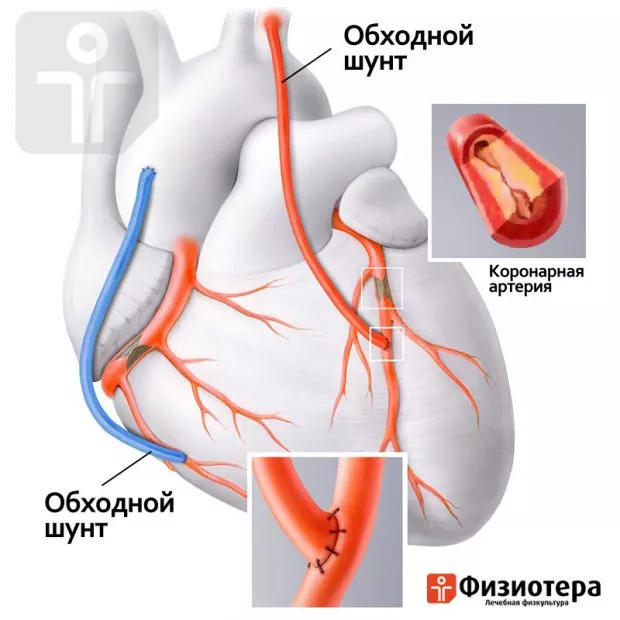
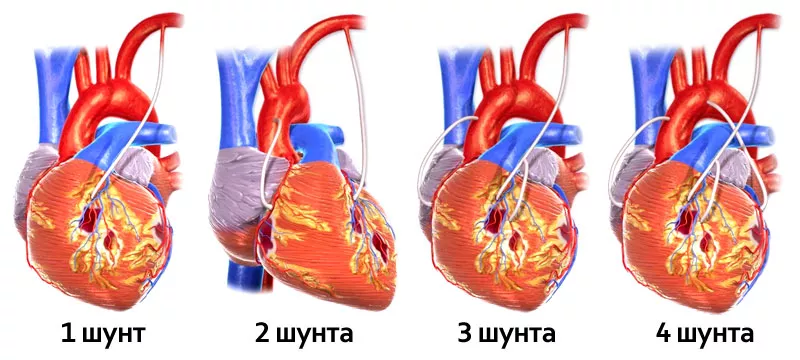 Коронарное шунтирование
Коронарное шунтирование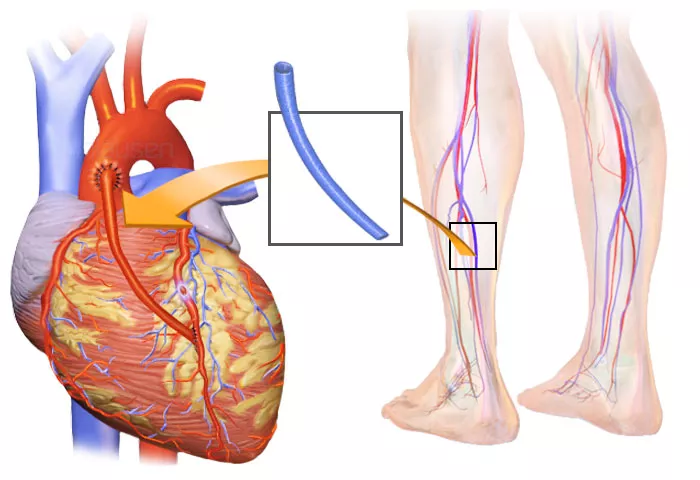
 Инфографика: кардиологическая реабилитация. Нажмите для увеличения
Инфографика: кардиологическая реабилитация. Нажмите для увеличения
 Что такое шунтирование сосудов сердца? Любой кардиохирург скажет, что при выборе стенирование или шунтирование по возможности стоит выбрать первое. Стенирование представляет собой очистку закупоренных сосудов от холестериновых бляшек, выполняется с помощью специальных микрозондов. Эта же аппаратура выявляет те случаи, когда простой очисткой обойтись невозможно. При серьезной закупорке артерий доктора принимают решение заменить собственные вены искусственными. Такое вмешательство и носит название операции по шунтированию сосудов сердца.
Что такое шунтирование сосудов сердца? Любой кардиохирург скажет, что при выборе стенирование или шунтирование по возможности стоит выбрать первое. Стенирование представляет собой очистку закупоренных сосудов от холестериновых бляшек, выполняется с помощью специальных микрозондов. Эта же аппаратура выявляет те случаи, когда простой очисткой обойтись невозможно. При серьезной закупорке артерий доктора принимают решение заменить собственные вены искусственными. Такое вмешательство и носит название операции по шунтированию сосудов сердца. Плановое аортокоронарное шунтирование требует подготовки со стороны пациента. Это серьезная операция на сердце, поэтому к ней нельзя относиться легкомысленно. Больному назначаются медикаменты в соответствии с его состоянием. Они направлены на стабилизацию работы сердечной мышцы, разжижение крови. После перенесенного инфаркта многие люди становятся подвержены страху смерти и паническим атакам, тогда кардиолог в дополнение к основной терапии выписывает легкие транквилизаторы.
Плановое аортокоронарное шунтирование требует подготовки со стороны пациента. Это серьезная операция на сердце, поэтому к ней нельзя относиться легкомысленно. Больному назначаются медикаменты в соответствии с его состоянием. Они направлены на стабилизацию работы сердечной мышцы, разжижение крови. После перенесенного инфаркта многие люди становятся подвержены страху смерти и паническим атакам, тогда кардиолог в дополнение к основной терапии выписывает легкие транквилизаторы. Аортокоронарное шунтирование бывает нескольких видов, каждый отличается своими достоинствами и недостатками. Больного и близких родственников обязательно проинформируют о том, какой именно будет проводиться, и чем обосновано такое решение врачебного консилиума:
Аортокоронарное шунтирование бывает нескольких видов, каждый отличается своими достоинствами и недостатками. Больного и близких родственников обязательно проинформируют о том, какой именно будет проводиться, и чем обосновано такое решение врачебного консилиума:
