Калорийность курицы, говядины, свинины и другого мяса и изделий
В данной таблице вы можете узнать сколько калорий в курице, говядине, свинине, индейке и других видах мяса и изделиях из него.
Баранина
| Продукт | Белки | Жиры | Углеводы | Ккал на 100 г. |
|---|---|---|---|---|
| печень | 18.7 | 2.9 | 0 | 101 |
| сердце | 13.5 | 3.5 | 0 | 85.5 |
| яйца | 13 | 19 | 0.09 | 230 |
Говядина
| Продукт | Белки | Жиры | Углеводы | Ккал на 100 г. |
|---|---|---|---|---|
| антрекот | 29.6 | 11.2 | 0 | 220 |
| бефстроганов | 16.7 | 11.3 | 5.9 | 193 |
| вымя | 12.3 | 13.7 | 0 | 172.5 |
| вырезка | 18.6 | 16 | 0 | 218.4 |
| грудинка | 17 | 17.4 | 0 | 224.6 |
| гуляш | 16.8 | 14.3 | 3.9 | 212 |
| диафрагма | 18.9 | 16.6 | 0 | 225 |
| легкое | 16.2 | 2.5 | 0 | 92 |
| мозги | 10.86 | 10.3 | 1.05 | 143 |
| мраморная | 18 | 10 | 0 | 170 |
| огузок | 20.16 | 7.73 | 0 | 156 |
| оковалок | 22.09 | 4.08 | 0 | 131 |
| печень | 17.9 | 3.7 | 5.3 | 127 |
| почки | 15.2 | 2.8 | 1.9 | 86 |
| ребра | 16.3 | 18.7 | 0 | 233 |
| ромштекс | 24.9 | 11.3 | 8.6 | 237 |
| ростбиф | 26.36 | 6.75 | 0 | 173 |
| рубец | 14.8 | 4.2 | 0 | 97 |
| селезенка | 18.3 | 3 | 0 | 105 |
| сердце | 17.72 | 3.94 | 0.14 | 112 |
| стейк | 19.19 | 15.32 | 0 | 220 |
| стейк из мраморной говядины | 18 | 10 | 0 | 170 |
| тушенка | 14.1 | 17.4 | 0 | 214 |
| филе | 22.78 | 6.43 | 0 | 155 |
| хвост | 19.7 | 6.5 | 0 | 137.3 |
| язык | 16 | 12.1 | 2.2 | 173 |
Индейка
| Продукт | Белки | Жиры | Углеводы | Ккал на 100 г. |
|---|---|---|---|---|
| бедро | 19.54 | 6.72 | 0 | 144 |
| голень | 19.54 | 6.72 | 0 | 144 |
| грудка | 21.89 | 7.02 | 0 | 157 |
| желудочки | 19.14 | 4.58 | 0 | 118 |
| кожа | 12.71 | 36.91 | 0 | 387 |
| крыло | 20.22 | 12.32 | 0 | 197 |
| окорочок | 19.54 | 6.72 | 0 | 144 |
| печень | 17.84 | 16.36 | 2.26 | 228 |
| сердечки | 17.13 | 4.79 | 0.41 | 113 |
| филе | 13.29 | 15.96 | 0 | 201 |
| шейки | 20.14 | 5.42 | 0 | 135 |
Колбаса
| Продукт | Белки | Жиры | Углеводы | Ккал на 100 г. |
|---|---|---|---|---|
| баранья | 16 | 19.3 | 0 | 238 |
| брауншвейгская | 27.7 | 42.2 | 0.2 | 491 |
| вареная | 12.8 | 22.2 | 1.5 | 257 |
| вареная докторская | 12.8 | 22.2 | 1.5 | 257 |
| варено-копченая | 20 | 30 | 0 | 350 |
| говяжья | 15 | 11.7 | 0.2 | 165 |
| диетическая | 12.1 | 13.5 | 0 | 170 |
| домашняя | 14.6 | 33 | 0 | 420 |
| домашняя печеночная | 15 | 22 | 0 | 258 |
| зельц | 11.3 | 28.43 | 0.25 | 340.5 |
| из мяса птицы | 7.1 | 36.2 | 1.5 | 223 |
| из оленины | 19.3 | 10.4 | 0 | 170 |
| конская казы | 12 | 65 | 0 | 633 |
| копченая | 13 | 57.3 | 0 | 507 |
| краковская | 16.2 | 44.6 | 0 | 466.2 |
| кровяная | 14 | 32 | 5.16 | 379 |
| куриная | 15.51 | 16.19 | 2.34 | 223 |
| к пиву | 16 | 20 | 0.5 | 244 |
| ливерная | 14.1 | 28.5 | 2.2 | 326 |
| любительская | 12.2 | 28 | 0.1 | 301 |
| молочная | 11.7 | 22.8 | 0.2 | 252 |
| мортаделла | 16.37 | 25.39 | 3.05 | 311 |
| московская | 24.8 | 41.5 | 0 | 472.7 |
| пепперони | 15 | 60 | 0 | 601 |
| сальчичон | 17 | 31 | 1 | 351 |
| салями | 13 | 57 | 0.2 | 566 |
| сервелат | 24 | 40.5 | 0.2 | 461 |
| суджук | 30.3 | 37.9 | 0 | 463 |
| сыровяленая | 9.9 | 63.2 | 0 | 403.4 |
| сырокопченая | 24.8 | 41.5 | 0 | 472.7 |
| чоризо | 24.1 | 38.27 | 1.86 | 455 |
| языковая | 36 | 11 | 0 | 301 |
Курица
| Продукт | Белки | Жиры | Углеводы | Ккал на 100 г. |
|---|---|---|---|---|
| бедра | 17.27 | 15.25 | 0 | 211 |
| бефстроганов | 14.73 | 2 | 0.4 | 163 |
| бульон | 4.3 | 3.6 | 0.4 | 50.7 |
| голень | 18.8 | 13.9 | 0 | 200.3 |
| головы | 17.3 | 8.3 | 0 | 148 |
| грудка | 23.6 | 1.9 | 0.4 | 113 |
| гузка | 19.5 | 22 | 0 | 276 |
| гуляш | 14.73 | 2 | 0.4 | 163 |
| желудочки | 17.66 | 2.06 | 0 | 94 |
| кожа | 18 | 15.6 | 0 | 212.4 |
| консервированная | 25.3 | 8.1 | 0.9 | 185 |
| копченая | 27.48 | 8.18 | 0.02 | 184 |
| копченая грудка | 27.48 | 8.18 | 0.02 | 184 |
| копченые крылышки | 26.86 | 19.46 | 0 | 290 |
| крылышки | 18.33 | 15.97 | 0 | 222 |
| лапки | 19.4 | 14.6 | 0.2 | 215 |
| маринованные крылышки | 10.26 | 5.92 | 4.45 | 111.14 |
| маринованные ножки | 17 | 14 | 1.7 | 200 |
| маринованное филе | 14.97 | 17.5 | 5.13 | 241.97 |
| наггетсы | 14.97 | 18.07 | 15.67 | 285 |
| ножки | 19.27 | 8.68 | 0 | 161 |
| окорочка | 21.3 | 11 | 0.1 | 184.6 |
| окорочка копченые | 22.93 | 15.7 | 0.02 | 233 |
| печень | 20.4 | 5.9 | 0.73 | 137.6 |
| потроха | 18.28 | 5.18 | 1.42 | 130 |
| рулет | 16.64 | 2.73 | 4.66 | 110 |
| сердечки | 15.8 | 10.3 | 0.9 | 158.9 |
| спинки | 14.05 | 28.74 | 0 | 319 |
| суповой набор | 5.4 | 4.2 | 0.2 | 250 |
| филе | 14.73 | 2 | 0.4 | 163 |
| шейки | 14.07 | 26.24 | 0 | 297 |
| шницель | 27 | 6 | 6 | 189 |
Мясо
| Продукт | Белки | Жиры | Углеводы | Ккал на 100 г. |
|---|---|---|---|---|
| бизона | 21.62 | 1.84 | 0 | 109 |
| верблюда | 18.9 | 9.4 | 0 | 160.2 |
| вяленое | 46.3 | 4.45 | 0 | 252 |
| глухаря | 18 | 20 | 0.5 | 253.9 |
| голубя | 18.47 | 23.8 | 0 | 294 |
| гуся | 15.2 | 39 | 0 | 412 |
| змеи | 16.4 | 0.3 | 0 | 93 |
| индейки | 19.5 | 22 | 0 | 276 |
| кабана | 21.51 | 3.33 | 0 | 122 |
| копченое | 22.4 | 45.4 | 25 | 337.33 |
| косули | 21.1 | 6 | 0 | 138.4 |
| крокодила | 26 | 0.73 | 0 | 110 |
| кролика | 21.2 | 11 | 0 | 183 |
| куропатки | 18 | 20 | 0.5 | 253.9 |
| лося | 21.4 | 1.7 | 0 | 100.9 |
| медведя | 20.1 | 8.3 | 0 | 155 |
| перепела | 21.76 | 4.53 | 0 | 134 |
| птицы | 21.6 | 12 | 0 | 194 |
| рябчика | 18 | 20 | 0.5 | 254 |
| страуса | 21.7 | 1.2 | 0 | 98 |
| тетерева | 18 | 20 | 0.5 | 253.9 |
| утки | 15.8 | 38 | 0 | 405 |
| фазана | 18 | 20 | 0.5 | 253.9 |
| цесарки | 20.64 | 2.47 | 0 | 110 |
| ягненка | 16.2 | 14.1 | 0 | 191.7 |
Разное
| Продукт | Белки | Жиры | Углеводы | Ккал на 100 г. |
|---|---|---|---|---|
| бастурма | 14.8 | 20.1 | 0 | 240 |
| бекон | 11.6 | 45.04 | 0.66 | 458 |
| брезаола | 34 | 3.5 | 0.75 | 170.5 |
| буженина | 15 | 50 | 0 | 510 |
| бычьи яйца | 13 | 20 | 0.09 | 230 |
| ветчина | 22.6 | 20.9 | 0 | 278.5 |
| грудинка копченая | 10 | 52.7 | 33.8 | 494 |
| гусиная печень | 15.2 | 39 | 0 | 411.8 |
| дичь | 34 | 6.5 | 0 | 200 |
| каре ягненка | 16.2 | 14.1 | 0 | 191.7 |
| козлятина | 18 | 16 | 0 | 216 |
| конина | 19.5 | 9.9 | 0 | 167.1 |
| консервированная ветчина | 16.06 | 18.83 | 0.26 | 239 |
| консервированные сосиски | 10.5 | 19.4 | 2.6 | 230 |
| копченая утка | 18.99 | 28.35 | 0 | 337 |
| копченое сало | 1.4 | 90 | 0 | 815.6 |
| копченые сосиски | 20.7 | 10.9 | 6.1 | 208 |
| копченый язык | 16 | 16 | 0 | 254 |
| купаты | 16 | 35.7 | 0 | 386 |
| лангет | 15.71 | 11.56 | 0 | 166.88 |
| лягушачьи лапки | 16.4 | 0.3 | 0 | 73 |
| маринованная печень | 14.99 | 4.6 | 3.78 | 128.01 |
| маринованное сало | 0.4 | 7.5 | 1.4 | 74 |
| маринованный замороженный шашлык | 10 | 25 | 0 | 279 |
| маринованный язык | 16 | 16 | 0 | 254 |
| молочный поросенок | 20.6 | 3 | 0 | 109 |
| мясной бульон | 7.4 | 2.6 | 0.2 | 54.1 |
| мясной паштет | 8.68 | 15.53 | 10.64 | 216 |
| мясной рулет | 13.55 | 16.74 | 6.9 | 231.64 |
| мясной хлеб | 12.9 | 21.8 | 1.9 | 256 |
| мясные копчености | 22.4 | 45.4 | 25 | 337.33 |
| мясные фрикадельки | 28.7 | 16 | 1 | 263 |
| нога ягненка | 20.55 | 5.08 | 0 | 134 |
| окорок хамон | 34.75 | 16.1 | 1.31 | 240.8 |
| оленина | 19.5 | 8.5 | 0 | 155 |
| охотничьи колбаски | 25.3 | 40 | 0.3 | 463 |
| панчетта | 1.2 | 3.4 | 5.6 | 60 |
| пармская ветчина | 24.4 | 22.5 | 0.1 | 300 |
| паштет из печени | 11.6 | 28.1 | 3.4 | 301 |
| паштет фуа-гра | 11.4 | 43.84 | 4.67 | 462 |
| печень кролика | 19 | 10 | 0 | 166 |
| печень утиная | 15.8 | 38 | 0 | 405.2 |
| почки кролика | 12.5 | 1.8 | 0 | 66.2 |
| прошутто | 22.6 | 20.9 | 0 | 278.5 |
| птица бекас | 17.45 | 15.5 | 0 | 215 |
| птица вальдшнеп | 21.6 | 12 | 0 | 194 |
| птица кулик | 18 | 12 | 0 | 242 |
| сало лардо | 1.4 | 92.8 | 0 | 840.8 |
| сальсичча | 26 | 30 | 0.1 | 374 |
| сальтисон | 13 | 17 | 0 | 209 |
| седло ягненка | 16.2 | 14.1 | 0 | 191.7 |
| соленое сало | 1.4 | 90 | 0 | 815.6 |
| сосиски венские | 12.22 | 26.17 | 0.77 | 294.08 |
| сосиски молочные | 11 | 23.9 | 0.4 | 261 |
| телятина | 19.7 | 2 | 0 | 96.8 |
| улитка виноградная | 16.1 | 1.4 | 2 | 90 |
| цыпленок | 17.6 | 12.3 | 0.4 | 183 |
| цыплята бройлеры | 18.7 | 16.1 | 0 | 220 |
| цыплята корнишоны | 18.7 | 7 | 0.5 | 139.7 |
| шпикачки | 10 | 33 | 0 | 337 |
| щековина копченая | 9.1 | 66.6 | 0.5 | 625.4 |
| язык консервированный | 16 | 16 | 0 | 207 |
Свинина
| Продукт | Белки | Жиры | Углеводы | Ккал на 100 г. |
|---|---|---|---|---|
| антрекот | 28.57 | 9.8 | 0 | 210 |
| балык | 15.4 | 24.9 | 0 | 286 |
| бефстроганов | 19.4 | 7.1 | 0 | 142 |
| вырезка | 19.4 | 7.1 | 0 | 142 |
| голова | 18 | 16 | 0 | 216 |
| грудинка | 9.34 | 53.01 | 0 | 518 |
| гуляш | 13.1 | 29.4 | 3.9 | 333 |
| диафрагма | 18.56 | 13.24 | 0 | 199 |
| желудок | 16.85 | 10.14 | 0 | 155 |
| зельц | 12.6 | 32 | 0.5 | 336 |
| карбонад | 16 | 8 | 0 | 135 |
| копченые уши | 17 | 11 | 0 | 167 |
| копченый окорок | 15 | 50 | 0 | 510 |
| корейка | 13.7 | 36.5 | 0 | 384 |
| легкое | 14.08 | 2.72 | 0 | 85 |
| маринованные ребрышки | 13.26 | 27.22 | 1.03 | 299.44 |
| ноги | 18 | 16 | 0 | 216 |
| окорок | 15 | 30.3 | 0 | 332.7 |
| печень | 18.8 | 3.8 | 4.7 | 109 |
| почки | 16.46 | 3.25 | 0 | 100 |
| ребрышки копченые | 10 | 52.7 | 0 | 514 |
| рулька | 15 | 30.3 | 0 | 332.7 |
| сардельки | 10.1 | 31.6 | 1.8 | 322 |
| селезенка | 17.86 | 2.59 | 0 | 100 |
| сердце | 17.27 | 4.36 | 1.33 | 118 |
| сосиски | 11.8 | 30.8 | 0 | 324.4 |
| стейк | 21.64 | 3.39 | 0 | 123 |
| тушенка | 13 | 35 | 0 | 367 |
| уши | 22.45 | 15.1 | 0.6 | 230 |
| филе | 20.57 | 6.31 | 0 | 145 |
| хвосты | 17.75 | 33.5 | 0 | 378 |
| шея | 13.6 | 31.9 | 0 | 343 |
| шкура | 18 | 16 | 0 | 216 |
| шницель | 19 | 32.2 | 8.8 | 403 |
| шпик (сало) | 1.4 | 92.8 | 0 | 840.8 |
| щековина | 6.38 | 69.61 | 0 | 494 |
| эскалоп | 18.1 | 32.3 | 0 | 363 |
| язык | 15.9 | 16 | 2.1 | 208 |
| яйца | 13 | 19 | 0.09 | 230 |
Фарш
| Продукт | Белки | Жиры | Углеводы | Ккал на 100 г. |
|---|---|---|---|---|
| бараний | 17 | 23 | 0 | 282 |
| говяжий | 15.76 | 25 | 0 | 293 |
| из кролика | 19.45 | 7.37 | 0.72 | 146.61 |
| из мяса индейки | 21.6 | 12 | 0 | 194 |
| колбасный | 12.3 | 32.4 | 2.9 | 351.7 |
| консервированный | 15 | 15.6 | 0 | 200 |
| котлетный | 12.54 | 9.87 | 7.86 | 169.94 |
| куриный | 17.44 | 8.1 | 0.04 | 143 |
| мясной | 12.3 | 32.4 | 2.9 | 351.7 |
| постный | 25.54 | 17.67 | 0 | 269 |
| свиной | 15.41 | 17.18 | 0 | 221 |
| соевый | 45 | 2 | 14.5 | 270 |
pohudejkina.ru
| Продукты, 100 г | Белки, г | Жиры, г | Углеводы, г | Энергия, ккал |
| Аргентина | 17,6 | 2 | — | 88 |
| Амур белый | 18,6 | 5,3 | — | 134 |
| Бычок | 17,5 | 2 | — | 88 |
| Вобла | 18 | 2,8 | — | 95 |
| Горбуша | 20,5 | 6,5 | — | 140 |
| Дорадо | 18 | 3 | — | 96 |
| Зубатка пестрая | 19,6 | 5,3 | — | 126 |
| Кальмар | 18 | 2,2 | 2 | 100 |
| Камбала дальневосточная | 15,7 | 3 | — | 90 |
| Карась | 17,7 | 1,8 | — | 87 |
| Карп | 16 | 5,3 | — | 112 |
| Кета | 19 | 5,6 | — | 127 |
| Кефаль | 21 | 0,4 | — | 124 |
| Кижуч | 21,6 | 5,9 | — | 146 |
| Килька балтийская | 14,1 | 9 | — | 137 |
| Килька каспийская | 18,5 | 13,1 | — | 192 |
| Китовое мясо | 22,5 | 3,2 | — | 119 |
| Краб камчатский, мясо | 18,2 | 1 | — | 82 |
| Креветки | 17-22 | 0,6-1,6 | — | 80-97 |
| Лангуст | 18,8 | 1,3 | 0,5 | 89 |
| Лангуст вареный | 20,5 | 0,7 | 0,3 | 90 |
| Ледяная рыба | 15,5 | 1,4 | — | 75 |
| Лемонема | 15,9 | 0,4 | — | 67 |
| Лещ | 17,1 | 4,1 | — | 105 |
| Лобстер | 18,8 | 0,9 | 0,5 | 90 |
| Лосось атлантический (семга) | 20 | 8,1 | — | 153 |
| Лосось | 19,8 | 6,3 | — | 142 |
| Макрурус | 13,2 | 0,8 | — | 60 |
| Мидии | 11,5 | 2 | 3,3 | 77 |
| Минтай | 15,9 | 0,9 | — | 72 |
| Мойва весенняя | 13,1 | 7,1 | — | 116 |
| Мойва осенняя | 13,6 | 18,1 | — | 217 |
| Молоки рыб | 16 | 2,9 | — | 90 |
| Морской гребешок | 17 | 2 | 3 | 92 |
| Навага | 19,2 | 1,6 | — | 91 |
| Налим | 18,8 | 0,6 | — | 81 |
| Нерка красная | 20,3 | 8,4 | — | 157 |
| Окунь морской | 18,2 | 3,3 | — | 103 |
| Окунь речной | 18,5 | 0,9 | — | 82 |
| Омар | 18,8 | 1,3 | 0,5 | 89 |
| Омар вареный | 20,5 | 0,7 | 0,3 | 90 |
| Осетр каспийский | 16,4 | 10,9 | — | 164 |
| Осетр | 15,8 | 15,4 | — | 202 |
| Палтус белокорый | 18,9 | 3 | — | 103 |
| Пангасиус | 15,3 | 3 | — | 89 |
| Пикша | 17,2 | 0,5 | — | 73 |
| Плотва | 17,5 | 2 | — | 88 |
| Путассу | 18,5 | 0,9 | — | 82 |
| Рак речной | 15,5 | 1 | 1,2 | 76 |
| Рак речной вареный | 20,3 | 1,3 | 1 | 97 |
| Рапана | 16,7 | 1,1 | — | 77 |
| Сазан | 18,2 | 2,7 | — | 97 |
| Сельдь атлантическая нежирная | 19,1 | 6,5 | — | 135 |
| Сельдь атлантическая жирная | 17,7 | 19,5 | — | 248 |
| Сельдь тихоокеанская нежирная | 18 | 7 | — | 135 |
| Сельдь тихоокеанская жирная | 14 | 15 | — | 191 |
| Семга | 21,6 | 6 | — | 140 |
| Семга брюшки | 25 | 24 | — | 310 |
| Скумбрия атлантическая | 18 | 13,2 | — | 191 |
| Скумбрия | 18,7 | 11,9 | — | 181 |
| Сом | 17,2 | 5,1 | — | 115 |
| Ставрида океаническая | 18,5 | 4,5 | — | 114 |
| Стерлядь | 17 | 6,1 | — | 122 |
| Судак | 18,4 | 1,1 | — | 84 |
| Терпуг | 17,8 | 3,4 | — | 102 |
| Тилапия | 20,1 | 1,7 | — | 96 |
| Треска атлантическая | 17,8 | 0,7 | — | 82 |
| Треска тихоокеанская | 15,3 | 0,4 | — | 69 |
| Тунец голубой | 23,3 | 4,9 | — | 144 |
| Тунец желтоперый (желтохвостый) | 24,4 | 0,5 | — | 109 |
| Тунец полосатый | 22 | 1 | 103 | |
| Устрица | 9 | 2 | 4,5 | 72 |
| Форель | 19,2 | 2,1 | — | 97 |
| Форель морская | 20,5 | 4,3 | — | 157 |
| Хек | 16,6 | 2,2 | — | 86 |
| Щука | 18,4 | 1,1 | — | 84 |
| Язык морской | 10,3 | 5,2 | — | 88 |
| Язь | 18,2 | 1 | — | 81 |
| Рыба соленая, копченая, вяленая, икра | ||||
| Вобла вяленая | 46,4 | 5,5 | — | 235 |
| Горбуша горячего копчения | 23,2 | 7,6 | — | 161 |
| Горбуша соленая | 22,1 | 9 | — | 169 |
| Кальмары сушеные | 62 | 2 | 5 | 286 |
| Кета соленая | 24,3 | 9,6 | — | 184 |
| Килька балтийская горячего копчения | 21,3 | 8,5 | — | 162 |
| Килька балтийская соленая | 17,1 | 7,6 | — | 137 |
| Килька пряного посола | 14,8 | 10,5 | — | 154 |
| Крабовые палочки | 6,2-7 | 0,38-0,7 | 10-16,2 | 70-95 |
| Икра красная лососевая | 32 | 15 | — | 263 |
| Икра минтая пробойная | 27,9 | 1,8 | 1,1 | 132 |
| Икра мойвы «Санта Бремор» | 8,1-9,3 | 36,9-38,6 | — | 365-382 |
| Икра сельди | 31,6 | 10,3 | — | 222 |
| Икра черная осетровая зернистая | 28,4 | 9,3 | 0,6 | 200 |
| Икра осетровая паюсная | 38,2 | 14,5 | 1,5 | 289 |
| Икра щучья | 17,3 | 2 | — | 87 |
| Лосось соленый | 21 | 20,5 | — | 269 |
| Лещ вяленый | 42 | 5,9 | — | 221 |
| Лещ горячего копчения | 32,8 | 4,5 | — | 172 |
| Лещ холодного копчения | 29,7 | 4,6 | — | 160 |
| Масляная рыба копченая | 18 | 12 | — | 180 |
| Мойва копченая | 18 | 22 | — | 270 |
| Окунь морской горячего копчения | 23,5 | 8 | — | 166 |
| Осетр холодного копчения, балык | 20,4 | 12,5 | — | 194 |
| Салака копченая | 25,4 | 5,6 | — | 152 |
| Сельдь горячего копчения | 21,8 | 14,3 | — | 215 |
| Сельдь атлантическая среднесоленая | 17 | 8,5 | — | 145 |
| Сельдь тихоокеанская среднесоленая | 17,4 | 17,1 | — | 224 |
| Сельдь соленая | 19,8 | 15,4 | — | 217 |
| Семга соленая потрошеная с головой | 22,5 | 12,5 | — | 202 |
| Семга копченая | 22,5 | 12,5 | — | 202 |
| Скумбрия горячего копчения | 22,1 | 23,8 | — | 307 |
| Скумбрия холодного копчения | 23,4 | 6,4 | — | 150 |
| Форель копченая | 26 | 3,1 | 0,5 | 132 |
| Форель слабосоленая | 20,6 | 10,1 | — | 186 |
| Форель слабосоленая жирная | 23 | 15 | — | 227 |
| Хамса соленая | 21,2 | 9 | — | 166 |
| Консервы рыбные | ||||
| Бычки в томатном соусе | 17,5 | 2 | — | 88 |
| Горбуша натуральная | 20,9 | 5,8 | — | 136 |
| Горбуша в томатном соусе | 15 | 6 | 4,1 | 130 |
| Кальмары | 15-15,5 | 1-1,4 | 1,7-3,1 | 76-92 |
| Килька в томатном соусе | 14 | 12 | 4,5 | 182 |
| Крабы | 18,7 | 1,1 | 0,1 | 85 |
| Лосось | 20,6 | 6,3 | — | 144 |
| Мидии | 17,5 | 2 | — | 88 |
| Морская капуста | 0,8 | 5,1 | — | 49 |
| Печень минтая | 6 | 50 | — | 474 |
| Печень трески | 4,2 | 65,7 | 1,2 | 613 |
| Сайра бланшированная в масле | 18,3 | 23,3 | — | 283 |
| Сардины с добавлением масла | 19 | 18 | — | 238 |
| Сардины в масле | 24,1 | 13,9 | — | 221 |
| Сардины в томатном соусе | 17 | 9,9 | 1,4 | 162 |
| Сельдь | 17,5 | 2 | — | 88 |
| Сельдь в растительном масле | 16,4 | 26,5 | — | 301 |
| Скумбрия натуральная | 17,7 | 14,4 | — | 200 |
| Скумбрия в масле | 14,4 | 28,9 | — | 318 |
| Ставрида в масле | 15,6 | 27,4 | — | 309 |
| Ставрида в томатном соусе | 14,8 | 2,3 | 73 | 110 |
| Тунец натуральный | 22,5 | 0,7 | — | 96 |
| Тунец в масле | 22 | 15,9 | — | 232 |
| Шпроты в масле | 17,4 | 32,4 | 0,4 | 363 |
| Шпротный паштет | 12 | 14 | 5,3 | 195 |
culturazdoroviya.ru
| Продукт | Белки | Жиры | Углеводы | Ккал |
|---|---|---|---|---|
| Азу | 11.9 | 14.2 | 10.2 | 214 |
| Антрекот | 27.3 | 31.2 | 1.7 | 396 |
| Бараний фарш | 17 | 23 | 282 | |
| Баранина (лопатка) | 15.6 | 25 | 0 | 284 |
| Баранина (окорок) | 18 | 18 | 0 | 232 |
| Баранина (печень) | 18.7 | 2.9 | 0 | 101 |
| Баранина (почки) | 13.6 | 2.5 | 0 | 77 |
| Баранина (сердце) | 13.5 | 2.5 | 0 | 82 |
| Баранина (язык) | 12.6 | 16.1 | 0 | 195 |
| Баранина вареная | 24.6 | 21.4 | 0 | 291 |
| Баранина жареная | 20 | 24 | 0 | 320 |
| Баранина тушеная | 20 | 20.9 | 0 | 268 |
| Бастурма турецкая | 14.8 | 20.1 | 240 | |
| Бекон | 23 | 45 | 0 | 500 |
| Бефстроганов | 21.9 | 27.4 | 5.7 | 355 |
| Бифштекс | 27.8 | 29.6 | 1.7 | 384 |
| Буженина вареная | 16.4 | 18.3 | 1 | 233 |
| Буйволятина | 19 | 13.2 | 194 | |
| Буйволятина вареная | 30 | 17.4 | 276 | |
| Буйволятина жареная | 33.4 | 23.2 | 342 | |
| Буйволятина тушеная | 24.4 | 16.9 | 250 | |
| Верблюжатина | 18.9 | 9.4 | 160 | |
| Верблюжатина вареная | 29.8 | 12.4 | 230 | |
| Верблюжатина жареная | 33.3 | 16.5 | 281 | |
| Верблюжатина тушеная | 24.3 | 12.1 | 205 | |
| Ветчина | 14 | 24 | 0 | 270 |
| Ветчина в форме | 22.6 | 20.9 | 0 | 278 |
| Ветчина из индейки обезжиренная | 15 | 1 | 2 | 77 |
| Глухарь | 18 | 20 | 0.5 | 254 |
| Говядина | 18.9 | 12.4 | 0 | 187 |
| Говядина (вымя) | 12.3 | 13.7 | 0 | 173 |
| Говядина (вырезка) | 18.6 | 16 | 218 | |
| Говядина (грудинка копченая) | 7.6 | 66.8 | 0 | 632 |
| Говядина (грудинка копчено-вареная) | 10 | 55 | 0 | 540 |
| Говядина (грудинка) | 19.3 | 15.7 | 0 | 217 |
| Говядина (легкие) | 16.2 | 2.5 | 92 | |
| Говядина (легкие тушеные) | 20.4 | 3.7 | 120 | |
| Говядина (лопаточная часть) | 19.4 | 6.6 | 137 | |
| Говядина (мозги) | 11.7 | 8.6 | 0 | 124 |
| Говядина (пашина) | 18.9 | 16.6 | 225 | |
| Говядина (печень) | 20 | 3.1 | 4 | 125 |
| Говядина (печень жареная) | 22.9 | 10.2 | 3.9 | 199 |
| Говядина (печень нежирная) | 17.4 | 3.1 | 98 | |
| Говядина (покромка) | 18.6 | 16 | 218 | |
| Говядина (почки) | 15.2 | 2.8 | 0 | 86 |
| Говядина (ребра) | 16.3 | 18.7 | 0 | 233 |
| Говядина (сердце) | 16 | 3.5 | 0 | 96 |
| Говядина (тазобедренная часть) | 20.2 | 6.4 | 138 | |
| Говядина (уши) | 25.2 | 2.3 | 122 | |
| Говядина (филейная вырезка) | 20.1 | 3.5 | 0 | 113 |
| Говядина (шейная часть) | 19.4 | 6.4 | 135 | |
| Говядина (язык) | 12.2 | 10.9 | 0 | 146 |
| Говядина (язык вареный) | 23.9 | 15 | 231 | |
| Говядина вареная | 25.8 | 16.8 | 0 | 254 |
| Говядина вареная нежирная | 25.7 | 8.1 | 0.2 | 175 |
| Говядина жареная | 32.7 | 28.1 | 0 | 384 |
| Говядина постная | 22.2 | 7.1 | 158 | |
| Говядина постная жареная | 29 | 9.1 | 206 | |
| Говядина средней жирности | 25 | 20 | 0 | 275 |
| Говядина тушеная | 16.8 | 18.3 | 0 | 232 |
| Говяжий гуляш | 14 | 9.2 | 2.6 | 148 |
| Говяжий фарш | 17.2 | 20 | 254 | |
| Говяжий фарш жирный | 15 | 25 | 293 | |
| Говяжий фарш постный | 18 | 15 | 215 | |
| Гусь вареный | 19.3 | 41.2 | 0 | 447 |
| Гусь жареный | 22.9 | 58.8 | 0 | 620 |
| Дичь | 34 | 6.5 | 200 | |
| Зельц | 12.6 | 32 | 0.5 | 336 |
| Индейка (грудка) | 19.2 | 0.7 | 0 | 84 |
| Индейка (желудки) | 20 | 7 | 143 | |
| Индейка (крылышки) | 16.5 | 11.4 | 0 | 168 |
| Индейка (ножки) | 15.7 | 8.9 | 0 | 142 |
| Индейка (окорочка) | 18.4 | 6.4 | 0 | 131 |
| Индейка (печень) | 19.5 | 22 | 276 | |
| Индейка (сердце) | 16 | 5.1 | 0.4 | 128 |
| Индейка (филе отварное) | 25 | 1 | 130 | |
| Индейка вареная | 25.3 | 10.4 | 0 | 195 |
| Индейка жареная | 28 | 6 | 0 | 165 |
| Индейка фарш | 20 | 8 | 0.5 | 161 |
| Карбонад варено-копченый | 16 | 8 | 135 | |
| Конина | 20.2 | 7 | 187 | |
| Конина вареная | 30.8 | 13 | 240 | |
| Конина жареная | 34.3 | 17.4 | 293 | |
| Конина тушеная | 25 | 12.7 | 214 | |
| Корейка | 13.7 | 36.5 | 384 | |
| Корейка копчено-запеченная | 10.2 | 48.2 | 475 | |
| Корейка свиная б/к | 17 | 25 | 301 | |
| Корейка сырокопченая | 10.5 | 47.4 | 469 | |
| Котлеты из баранины отбивные | 20.6 | 30.6 | 9.1 | 394 |
| Котлеты из баранины рубленые | 13.6 | 14.8 | 12.9 | 240 |
| Котлеты из говядины | 18 | 20 | 0 | 260 |
| Котлеты из говядины рубленые | 14.2 | 11.4 | 13 | 213 |
| Котлеты из индейки | 18.6 | 12.2 | 8.7 | 220 |
| Котлеты из курицы | 18.2 | 10.4 | 13.8 | 222 |
| Котлеты из мяса цыплят рубленые | 15.2 | 13.6 | 13.5 | 238 |
| Котлеты из свинины отбивные | 17.5 | 40.3 | 8.8 | 470 |
| Котлеты из свинины рубленые | 13.6 | 45.7 | 466 | |
| Котлеты из свинины сырые | 27.3 | 13.4 | 238 | |
| Котлеты из телятины | 23 | 31 | 0 | 375 |
| Кролик | 21 | 8 | 0 | 156 |
| Кролик жареный | 25 | 6 | 0 | 155 |
| Куриный рулет | 16 | 26 | 310 | |
| Куриный фарш | 17.4 | 8.1 | 143 | |
| Куриный фарш жирный | 21.3 | 11 | 0.1 | 185 |
| Курица | 16 | 14 | 190 | |
| Курица (грудка) | 21.5 | 1.3 | 0 | 99 |
| Курица (грудка вареная) | 29.8 | 1.8 | 0.5 | 137 |
| Курица (грудка копченая) | 18 | 5 | 117 | |
| Курица (грудка на пару) | 23.6 | 1.9 | 113 | |
| Курица (желудки) | 18.2 | 4.2 | 0.6 | 114 |
| Курица (кожа) | 18 | 15.6 | 0 | 212 |
| Курица (крылышки) | 19.2 | 12.2 | 0 | 186 |
| Курица (окорочка) | 16.8 | 10.2 | 0 | 158 |
| Курица (окорочка копченые) | 10 | 20 | 220 | |
| Курица (печень) | 19.1 | 6.3 | 0.6 | 136 |
| Курица (печень вареная) | 25.9 | 6.2 | 2 | 166 |
| Курица (печень жареная) | 30.8 | 8.9 | 2 | 210 |
| Курица (сердце) | 15.8 | 10.3 | 0.8 | 159 |
| Курица (сердце вареное) | 20 | 10.9 | 1.1 | 182 |
| Курица (филе) | 23.1 | 1.2 | 0 | 110 |
| Курица (филе вареное) | 30.4 | 3.5 | 153 | |
| Курица вареная | 25.2 | 7.4 | 170 | |
| Курица жареная | 26 | 12 | 0 | 210 |
| Куропатка жареная | 29 | 8 | 0 | 250 |
| Лосятина | 21.4 | 1.7 | 101 | |
| Мясо соевое | 52 | 1 | 17.6 | 296 |
| Оленина | 19.5 | 8.5 | 154 | |
| Оленина вареная | 30.8 | 11.2 | 223 | |
| Оленина варено-прессованная | 27 | 2.2 | 148 | |
| Оленина жареная | 34.3 | 15 | 271 | |
| Оленина тушеная | 25 | 10.9 | 198 | |
| Паштет из говяжьей печени | 18.1 | 11.1 | 7 | 177 |
| Паштет мясной | 15 | 11 | 0 | 170 |
| Паштет печеночный говяжий классический | 9.4 | 18.7 | 2.5 | 217 |
| Перепелка | 18 | 18.6 | 0 | 239 |
| Рябчик | 18 | 20 | 0.5 | 254 |
| Сало | 2.4 | 89 | 0 | 797 |
| Свиная рулька со шкурой | 18.6 | 24.7 | 0 | 294 |
| Свинина (грудинка без кости) | 10.1 | 53 | 0 | 510 |
| Свинина (грудинка с костью) | 21 | 10 | 0 | 174 |
| Свинина (край на гриле) | 21 | 35 | 0 | 400 |
| Свинина (легкие) | 14.1 | 2.7 | 85 | |
| Свинина (легкие тушеные) | 16.6 | 3.1 | 99 | |
| Свинина (лопатка) | 16 | 21.7 | 0 | 257 |
| Свинина (нога жареная) | 27 | 20 | 0 | 290 |
| Свинина (окорок) | 18 | 21.3 | 0 | 261 |
| Свинина (отбивные на гриле) | 28 | 24 | 0 | 340 |
| Свинина (ошеек) | 16.1 | 22.8 | 0 | 267 |
| Свинина (печень) | 22 | 3.4 | 2.6 | 130 |
| Свинина (подгрудок) | 7.4 | 67.8 | 0 | 630 |
| Свинина (почки) | 16.8 | 3.8 | 0 | 102 |
| Свинина (ребра) | 15.2 | 29.3 | 0 | 321 |
| Свинина (сердце) | 16.9 | 4.8 | 0 | 165 |
| Свинина (уши) | 21 | 14.1 | 211 | |
| Свинина (шейка) | 13.6 | 31.9 | 343 | |
| Свинина (язык) | 16.5 | 11.1 | 0 | 165 |
| Свинина вареная | 22.6 | 31.6 | 375 | |
| Свинина жареная | 11.4 | 49.3 | 489 | |
| Свинина постная | 19.4 | 7.1 | 160 | |
| Свинина тушеная | 9.8 | 20.3 | 3.2 | 235 |
| Свиной фарш | 17 | 21 | 263 | |
| Субпродукты тушеные | 24 | 8 | 0 | 185 |
| Телятина (легкие) | 16.3 | 2.3 | 90 | |
| Телятина (легкие тушеные) | 18.7 | 2.6 | 104 | |
| Телятина (лопатка) | 19.9 | 2.8 | 0 | 106 |
| Телятина (мякоть) | 20.5 | 2.4 | 0 | 105 |
| Телятина (окорок) | 19.9 | 3.1 | 0 | 108 |
| Телятина (печень) | 19.2 | 3.3 | 4.1 | 124 |
| Телятина отварная | 30.7 | 0.9 | 131 | |
| Тетерев | 18 | 20 | 0.5 | 254 |
| Тефтели свиные | 7 | 10 | 12 | 172 |
| Утка | 13.5 | 28.6 | 0 | 308 |
| Утка вареная | 19.7 | 18.8 | 0 | 248 |
| Утка жареная | 22.6 | 19.5 | 0 | 266 |
| Фазан | 18 | 20 | 0.5 | 254 |
| Хамон | 34.8 | 16.1 | 1.3 | 241 |
| Эскалоп | 19 | 42.8 | 6.8 | 487 |
gotovimka.ru
Таблица калорийности на 100 грамм сырых и приготовленных продуктов

Энергетическая ценность продуктов количественно определяется с помощью единицы измерения, которая называется калорией. Установлено, что белковая и углеводная составляющие пищи содержат по 4,1 килокалории (ккал) на 1 грамм, жир более энергоемкий и содержит 9 килокалорий на 1 грамм.
Таким образом, общая калорийность продукта вычисляется по формуле:
Калорийность = 4,1 х Белки + 4,1 х Углеводы + 9 х Жиры
Мясные продукты
 В мясных продуктах практически не содержится углеводная составляющая, они богаты белками и жирами.
В мясных продуктах практически не содержится углеводная составляющая, они богаты белками и жирами.
Животный жир при избыточном потреблении может спровоцировать повышение уровня холестерина и развитие атеросклероза. Однако, не следует отказываться от мясных продуктов – мясо и яйца содержат полный набор незаменимых аминокислот, которые требуются организму для формирования мышечной массы.
Для здорового питания выбирайте постное мясо и яичные белки. Таблица калорийности мясных продуктов:
| Мясные продукты | Калорийность в 100 г. сырого продукта | Калорийность в 100 г. приготовленного продукта |
| Говядина | 187 | Тушеная: 232 Жареная: 384 |
| Свинина | 265 | Тушеная: 350 Жареная: 489 |
| Баранина | 294 | Тушеная: 268 Жареная: 320 |
| Куриные грудки | 113 | Вареные: 137 Жареные: 157 |
| Куриные окорочка | 158 | Вареные: 170 Жареные: 210 |
| Утка | 308 | Запеченная: 336 |
| Гусь | 300 | Запеченный: 345 |
| Яйца | 155 | Жареные: 241 Вареные: 160 |
| Яичный белок | 52 | Вареный: 17 Жареный: 100 |
| Яичный желток | 322 | Вареный: 220 |
| Ветчина | 365 | |
| Колбаса вареная | 250 | |
| Колбаса копченая | 380 | |
| Сосиски | 235 |
Молочные продукты
 Молоко является источником белка, некоторых жирорастворимых витаминов и минералов.
Молоко является источником белка, некоторых жирорастворимых витаминов и минералов.
Кисломолочные продукты поставляют организму полезные пробиотики, улучшающие работу кишечника.
Творог обеспечивает тело медленным белком казеином, а сыр является рекордсменом среди всех продуктов по содержанию кальция. Калорийность молочных продуктов на 100гр:
| Молочные продукты | Калорийность в 100 г. продукта |
| Молоко обезжиренное | 31 |
| Молоко 3,2% | 60 |
| Молоко 6% | 68 |
| Творог обезжиренный | 80 |
| Творог 2,5% | 103 |
| Творог 9% | 159 |
| Йогурт 1,5% | 51 |
| Твердый сыр | 370 |
| Твердый сыр с пониженной жирностью | 260 |
| Плавленый сыр | 215 |
| Кефир жирный | 60 |
| Кефир 1% | 38 |
| Масло сливочное | 750 |
| Сметана 10% | 115 |
| Сметана 20% | 210 |
Рыба и морепродукты
 Рыба насыщена белками и жирами, однако в противовес жирам из мяса рыбные жиры полезны для сосудов и сердца благодаря значительному содержанию омега-3 жирных кислот.
Рыба насыщена белками и жирами, однако в противовес жирам из мяса рыбные жиры полезны для сосудов и сердца благодаря значительному содержанию омега-3 жирных кислот.
В морепродуктах жиров почти не содержится – это высококачественный белковый продукт. Калорийность рыбы и морепродуктов в таблице:
| Рыба и морепродукты | Калорийность в 100 г. сырого продукта | Калорийность в 100 г. приготовленного продукта |
| Икра красная | 250 | |
| Икра черная | 235 | |
| Креветки | 95 | Отварные: 95 |
| Кальмары | 75 | Отварные: 75 |
| Раки | 75 | Отварные: 75 |
| Карп | 45 | Жареный: 145 |
| Кета | 138 | Жареный: 225 |
| Лосось | 142 | Жареный: 155 Копченый: 385 |
| Лещ | 48 | Отварной: 126 Вяленый: 221 |
| Минтай | 70 | Жареный: 136 |
| Окунь | 95 | Тушеный: 120 |
| Сельдь | 57 | Соленая: 217 |
| Шпроты | 250 |
Овощи
 Практически все овощи малокалорийны, за исключением крахмальных овощей типа картофеля и кукурузы.
Практически все овощи малокалорийны, за исключением крахмальных овощей типа картофеля и кукурузы.
В овощах содержится нерастворимая клетчатка, которая не усваивается в пищеварительном тракте, но заставляет его правильно работать. Отдайте предпочтение свежим овощам или обрабатывайте их по минимуму. Калорийность овощей:
| Овощи | Калорийность в 100 г. сырого продукта | Калорийность в 100 г. приготовленного продукта |
| Огурцы | 15 | Соленые: 11 |
| Помидоры | 20 | Соленые: 32 |
| Репчатый лук | 43 | Жареный: 251 |
| Кабачки | 24 | Тушеные: 40 |
| Баклажаны | 28 | Тушеные: 40 |
| Картофель | 80 | Вареный: 82 Жареный: 192 Печеный: 90 |
| Капуста | 23 | Тушеная: 47 Соленая: 28 |
| Брокколи | 28 | Вареная: 28 |
| Морковь | 33 | Тушеная: 46 |
| Грибы | 25 | Жареные: 165 Маринованные: 24 Сушеные: 210 |
| Тыква | 20 | Запеченная: |
| Кукуруза | 101 | Вареная: 123 Консервированная: 119 |
| Зеленый горошек | 75 | Вареный: 60 Консервированный: 55 |
| Зелень | 18 | |
| Свекла | 40 | |
| Болгарский перец | 19 | |
| Редис | 16 |
Фрукты и ягоды
 В свежих фруктах, как и в овощах, содержится большой объем клетчатки. Кроме того, фрукты и ягоды богаты полезными витаминами и антиоксидантами, которые поддерживают правильную работу всех систем в организме и предупреждают развитие многих заболеваний.
В свежих фруктах, как и в овощах, содержится большой объем клетчатки. Кроме того, фрукты и ягоды богаты полезными витаминами и антиоксидантами, которые поддерживают правильную работу всех систем в организме и предупреждают развитие многих заболеваний.
Фрукты содержат природный сахар – фруктозу, поэтому если вы следите за потреблением углеводов, количество фруктов в рационе нужно уменьшить. Самые низкокалорийные фрукты и ягоды смотрите в таблице:
| Фрукты | Калорийность в 100 г. сырого продукта | Калорийность в 100 г. приготовленного продукта |
| Яблоки | 45 | Варенье: 265 Сушеные: 210 |
| Груша | 42 | Варенье: 273 Сушеные: 249 |
| Абрикосы | 47 | Курага: 290 |
| Бананы | 90 | Сушеные: 390 |
| Апельсины | 45 | Цукаты: 301 |
| Мандарины | 41 | Цукаты: 300 |
| Лимоны | 30 | Цукаты: 300 |
| Грейпфрут | 30 | Цукаты: 300 |
| Вишня | 25 | Варенье: 256 |
| Слива | 44 | Варенье: 288 Сушеная: 290 |
| Малина | 45 | Варенье: 273 |
| Клубника | 38 | Варенье: 285 |
| Смородина | 43 | Варенье: 284 |
| Крыжовник | 48 | Варенье: 285 |
| Виноград | 70 | Изюм: 270 |
| Киви | 59 | Сушеные: 285 |
| Манго | 67 | Сушеные: 314 |
| Персики | 45 | Варенье: 258 |
| Дыня | 45 | Цукаты: 319 |
| Арбуз | 40 | Цукаты: 209 |
| Ананас | 44 | Сушеные: 268 |
| Гранат | 52 | |
| Авокадо | 100 |
Напитки
 Вода, кофе и чай без молока и без сахара обладают нулевой калорийностью.
Вода, кофе и чай без молока и без сахара обладают нулевой калорийностью.
Все остальные напитки достаточно энергоемкие и при подсчете суточной калорийности их обязательно следует учитывать. Обратите внимание на калорийность алкогольных напитков. Спирт, содержащийся в них, оценивается энергоемкостью в 7 килокалорий на 1 грамм. Это меньше, чем у жиров, но почти вдвое больше, чем у белков и углеводов.
| Овощи | Калорийность в 100 г. продукта |
| Яблочный сок без сахара | 42 |
| Апельсиновый сок без сахара | 36 |
| Морковный сок | 28 |
| Томатный сок | 21 |
| Компот из фруктов | 85 |
| Чай с молоком и сахаром | 43 |
| Кофе с молоком и сахаром | 58 |
| Какао | 70 |
| Пиво | 30 |
| Квас | 30 |
| Кока-кола | 42 |
| Лимонад | 26 |
| Фанта | 48 |
| Сухое вино | 68 |
| Сладкое вино | 160 |
| Ликер | 327 |
| Коньяк | 239 |
| Водка | 235 |
Орехи и семечки
 Орехи и семечки богаты растительными белками, жирами и клетчаткой.
Орехи и семечки богаты растительными белками, жирами и клетчаткой.
Это очень калорийный продукт, но не следует полностью отказываться от него, поскольку в орехах содержится много питательных элементов.
Семечками можно посыпать салат, а горсть орехов можно взять с собой и использовать в качестве здорового перекуса. Сколько калорий в доступных орехах и семечках:
| Орехи | Калорийность в 100 г. сырого продукта | Калорийность в 100 г. приготовленного продукта |
| Миндаль | 600 | Жареный: 578 |
| Грецкий орех | 650 | Жареный: 654 |
| Фундук | 670 | Жареный: 657 |
| Фисташки | 620 | Соленые: 556 |
| Кешью | 643 | Жареный: 572 |
| Семечки подсолнуха | 580 | Жареные: 578 |
| Семечки тыквы | 556 | Жареные: 550 |
| Кунжут | 565 | Жареный: 582 |
| Арахис | 470 | Жареный: 578 |
| Кедровые | 620 | Жареный: 673 |
Крупы и бобовые
 Крупы поставляют сложные углеводы, необходимые организму для сбалансированного питания.
Крупы поставляют сложные углеводы, необходимые организму для сбалансированного питания.
Потребление медленнодействующих углеводов предотвращает резкий подъем глюкозы в крови и обеспечивает насыщением на несколько часов. В бобовых помимо углеводов содержится большое количество растительного белка. Калорийность круп и бобовых на сто грамм:
| Крупы | Калорийность в 100 г. сухого продукта | Калорийность в 100 г. приготовленного продукта |
| Гречка | 346 | Каша на воде: 132 |
| Белый рис | 330 | Каша на воде: 97 Каша на молоке: 116 |
| Коричневый рис | 330 | Каша на воде: 97 |
| Чечевица | 310 | Вареная: 111 |
| Фасоль | 328 | Вареная: 123 |
| Пшено | 351 | Каша на воде: 100 Каша на молоке: 135 |
| Манка | 340 | Каша на молоке: 98 |
| Перловка | 342 | Каша на воде: 106 |
| Овес | 374 | Каша на воде: 88 Каша на молоке: 102 |
| Овсяные хлопья | 365 | Каша на воде: 76 Каша на молоке: 100 |
Мучные изделия и сладости
 Эти продукты практически не несут пищевой ценности, однако они очень энергоемкие.
Эти продукты практически не несут пищевой ценности, однако они очень энергоемкие.
При похудении количество мучных продуктов и сладостей рекомендуется сократить до минимума или вообще отказаться. Такие продукты не содержат питательных веществ, имеют весомое значение гликемического индекса, поставляют организму быстрые углеводы и «пустые» калории, которые с большой вероятностью отложатся в виде жира. Калорийность сладостей:
| Выпечка | Калорийность в 100 г. продукта |
| Сахар | 398 |
| Хлеб белый | 265 |
| Хлеб ржаной | 210 |
| Макароны | 350 |
| Сдобная выпечка | 300 |
| Карамель | 370 |
| Конфеты шоколадные | 569 |
| Шоколад молочный | 550 |
| Шоколад горький | 539 |
| Сгущенное молоко | 320 |
| Мороженое | 220 |
| Мед | 314 |
| Мармелад | 293 |
| Зефир | 304 |
| Вафли | 450 |
Соусы
 Соусы и различные заправки обычно добавляют в салаты или используют к мясу. Поскольку многие из достаточно калорийны, следует учитывать этот факт при подсчете дневной калорийности. Таблица калорийности соусов:
Соусы и различные заправки обычно добавляют в салаты или используют к мясу. Поскольку многие из достаточно калорийны, следует учитывать этот факт при подсчете дневной калорийности. Таблица калорийности соусов:
| Соусы | Калорийность в 100 г. готового продукта |
| Подсолнечное масло | 900 |
| Оливковое масло | 824 |
| Кетчуп | 80 |
| Уксус | 32 |
| Майонез легкий | 260 |
| Майонез | 625 |
Лучшие продукты для похудения
 Основная задача при похудении – насытить организм питательными веществами без добавления ненужных калорий.
Основная задача при похудении – насытить организм питательными веществами без добавления ненужных калорий.
Обращайте внимание на продукты с маленьким содержанием жира, также имеет значение способ приготовления блюда. Предпочтительнее готовить продукты на пару, отваривать или запекать в духовке.
Лучшие продукты для похудения в таблице:
| Категория продуктов | Рекомендации |
| Мясные продукты | Выберите отварные куриные грудки или приготовьте нежирную говядину или постную свинину в духовке. Яичный белок следует отделить от желтка для уменьшения калорийности продукта. Откажитесь от всех видов переработанного мяса. |
| Молочные продукты | Сделайте выбор в пользу нежирного молока, творога, йогурта и кефира, чтобы насытить организм белком без дополнительных калорий. |
| Рыба и морепродукты | Рыбу и морепродукты, приготовленные на пару или на гриле можно добавлять в рацион без ограничений. |
| Овощи | Сократите потребление картофеля и кукурузы. Предпочтите использование свежих овощей для салатов или готовьте их на пару. |
| Фрукты | Употребляйте фрукты только в свежем виде. Свежие фрукты малокалорийны за исключением авокадо и банана, но содержат много фруктозы, которая является быстрым углеводом. Если вы хотите сбросить вес, учитывайте этот факт. |
| Напитки | Вода, кофе и чай без молока и без сахара в неограниченном количестве. Остальных напитков следует избегать в период похудения. |
| Орехи и семечки | Не более 10 орешков в день с учетом их калорийности в дневном рационе. |
| Крупы и бобовые | Варите каши на воде. Не следует избегать сложных углеводов при похудении – без них вы быстрее сорветесь и нарушите диету. |
| Мучные изделия и сладости | Отказаться на время похудения и ограничить после этого периода. |
| Соусы | Для заправки салата достаточно сбрызнуть его растительным маслом, уксусом или лимонным соком. |
Лучшие продукты для набора массы
 Для наращивания мышечной массы следует повысить суточную калорийность рациона. Это, однако, не означает, что нужно есть подряд все калорийные продукты.
Для наращивания мышечной массы следует повысить суточную калорийность рациона. Это, однако, не означает, что нужно есть подряд все калорийные продукты.
Для здорового питания сделайте акцент на полноценных белках и сложных углеводах.
| Категория продуктов | Рекомендации |
| Мясные продукты | Наряду с отварными грудками, делайте яичницу, а также стейки и отбивные из нежирного мяса. |
| Молочные продукты | Допускаются любые молочные продукты, но лучше сделать акцент на сывороточном протеине и твороге, как источнике казеина. |
| Рыба и морепродукты | Отварная, жареная и приготовленная на пару рыба и морепродукты. |
| Овощи | Ограничьте потребление свежих овощей, поскольку клетчатка не даст усвоиться съеденной пище. |
| Фрукты | Ограничьте сладкие фрукты из-за быстрых углеводов или используйте их после тренировки. |
| Напитки | Откажитесь от алкоголя – он подавляет синтез протеина в организме и понижает способность мышц восстанавливаться после тренировки. |
| Орехи и семечки | Ограничьте размер порции, поскольку орехи трудно перевариваются организмом и при большом потреблении вызовут неприятные ощущения в пищеварительном тракте. |
| Крупы и бобовые | Овсянка, гречка и чечевица имеют умеренный гликемический индекс и предоставят организму много полезных микроэлементов. |
| Мучные изделия и сладости | Ограничьте эти продукты из-за быстрых углеводов. Можно использовать как чит-мил или сразу после тренировки. |
| Соусы | Отдайте предпочтение растительному маслу – в искусственно приготовленных соусах много консервантов и соли. |
Другие записи
gym-people.ru
| Куриная грудка на пару | 23.6 | 1.9 | 0.0 | 113 | |
| Куриная кожа | 18.0 | 15.6 | 0.0 | 212 | |
| Куриная печень | 19.1 | 6.3 | 0.6 | 136 | |
| Куриная печень вареная | 25.9 | 6.2 | 2.0 | 166 | |
| Куриная печень жареная | 30.8 | 8.9 | 2.0 | 210 | |
| Куриное сердце | 15.8 | 10.3 | 0.8 | 159 | |
| Куриное сердце вареное | 20.0 | 10.9 | 1.1 | 182 | |
| Куриное филе | 23.1 | 1.2 | 0.0 | 110 | |
| Куриное филе Агрокомплекс | 21.0 | 5.0 | 0.0 | 129 | |
| Куриное филе вареное | 30.4 | 3.5 | 0.0 | 153 | |
| Куриное филе сыровяленое | 52.8 | 9.0 | 0.0 | 292 | |
| Куриное филе-медальон Мираторг | 13.3 | 8.1 | 15.5 | 188 | |
| Куриные бедра | 21.3 | 11.0 | 0.1 | 185 | |
| Куриные желудки | 18.2 | 4.2 | 0.6 | 114 | |
| Куриные крылышки | 19.2 | 12.2 | 0.0 | 186 | |
| Куриные крылышки копченые | 29.9 | 19.5 | 0.0 | 290 | |
| Куриные лапки | 19.4 | 14.6 | 0.2 | 215 | |
| Куриные ножки маринованные | 17.0 | 14.0 | 1.7 | 200 | |
| Куриные окорочка | 16.8 | 10.2 | 0.0 | 158 | |
| Куриные окорочка копченые | 10.0 | 20.0 | 0.0 | 220 | |
| Куриные потроха | 18.3 | 5.2 | 1.4 | 130 | |
| Куриный рулет | 16.0 | 26.0 | 0.0 | 310 | |
| Куриный суповой набор | 16.5 | 12.6 | 0.4 | 181 | |
| Куриный фарш | 17.4 | 8.1 | 0.0 | 143 | |
| Куриный фарш жирный | 21.3 | 11.0 | 0.1 | 185 | |
| Курица | 16.0 | 14.0 | 0.0 | 190 | |
| Курица вареная (без кожи) | 25.2 | 7.4 | 0.0 | 170 | |
| Курица жареная | 26.0 | 12.0 | 0.0 | 210 | |
| Курица копченая | 27.5 | 8.2 | 0.0 | 184 | |
| Куропатка | 18.0 | 20.0 | 0.5 | 254 | |
| Куропатка жареная | 29.0 | 8.0 | 0.0 | 250 | |
| Лангет | 15.7 | 11.6 | 0.0 | 167 | |
| Лосятина | 21.4 | 1.7 | 0.0 | 101 | |
| Лягушачьи лапки | 16.4 | 0.3 | 0.0 | 73 | |
| Медвежье мясо | 20.1 | 8.3 | 0.0 | 155 | |
| Мясо косули | 21.4 | 6.0 | 0.0 | 138 | |
| Мясо соевое | 52.0 | 1.0 | 17.6 | 296 | |
| Мясо цыпленка в собственном соку | 15.0 | 16.0 | 0.0 | 204 | |
| Наггетсы куриные Мираторг классические | 13.3 | 10.8 | 15.1 | 211 | |
| Наггетсы куриные Мираторг с ветчиной | 13.3 | 13.1 | 14.5 | 229 | |
| Наггетсы куриные Мираторг с сыром | 12.3 | 11.8 | 15.8 | 219 | |
| Наггетсы куриные Мираторг с сыром и грибами | 13.0 | 12.4 | 15.7 | 226 | |
| Наггетсы куриные Мираторг хрустящие | 12.9 | 12.1 | 15.6 | 223 | |
| Оленина | 19.5 | 8.5 | 0.0 | 154 | |
| Оленина вареная | 30.8 | 11.2 | 0.0 | 223 | |
| Оленина варено-прессованная | 27.0 | 2.2 | 0.0 | 148 | |
| Оленина жареная | 34.3 | 15.0 | 0.0 | 271 | |
| Оленина тушеная | 25.0 | 10.9 | 0.0 | 198 | |
| Оленина тушеная Особая | 10.0 | 4.3 | 2.9 | 81 | |
| Паштет Grand-Mere печеночный классический | 8.1 | 33.0 | 4.4 | 339 | |
| Паштет Grand-Mere печеночный с грибами | 7.6 | 30.0 | 4.4 | 314 | |
| Паштет Grand-Mere печеночный с зеленью | 7.7 | 31.0 | 4.4 | 323 | |
| Паштет Grand-Mere печеночный с паприкой | 7.6 | 30.0 | 4.4 | 314 | |
| Паштет из говяжьей печени | 18.1 | 11.1 | 7.0 | 177 | |
| Паштет мясной | 15.0 | 11.0 | 0.0 | 170 | |
| Паштет печеночный говяжий классический | 9.4 | 18.7 | 2.5 | 217 | |
| Перепелка | 21.8 | 4.5 | 0.0 | 134 | |
| Поросенок молочный | 20.6 | 3.0 | 0.0 | 109 | |
| Прошутто | 22.6 | 20.9 | 0.0 | 279 | |
| Ростбиф из говядины | 26.4 | 6.8 | 0.0 | 173 | |
| Рябчик | 18.0 | 20.0 | 0.5 | 254 | |
| Сало | 2.4 | 89.0 | 0.0 | 797 | |
| Свиная вырезка | 19.4 | 7.1 | 0.0 | 142 | |
| Свиная грудинка без кости | 10.1 | 53.0 | 0.0 | 510 | |
| Свиная грудинка с костью | 21.0 | 10.0 | 0.0 | 174 | |
| Свиная лопатка | 16.0 | 21.7 | 0.0 | 257 | |
| Свиная нога жареная | 27.0 | 20.0 | 0.0 | 290 | |
| Свиная печень | 22.0 | 3.4 | 2.6 | 130 | |
| Свиная рулька со шкурой | 18.6 | 24.7 | 0.0 | 294 | |
| Свиная тушенка | 13.0 | 35.0 | 0.0 | 367 | |
| Свиная шейка | 13.6 | 31.9 | 0.0 | 343 | |
| Свиная шкурка | 18.0 | 16.0 | 0.0 | 216 | |
| Свиная щековина | 6.4 | 69.6 | 0.0 | 494 | |
| Свиная щековина копченая | 9.1 | 67.1 | 0.5 | 625 | |
| Свинина | 16.0 | 21.6 | 0.0 | 259 | |
| Свинина вареная | 22.6 | 31.6 | 0.0 | 375 | |
| Свинина жареная | 11.4 | 49.3 | 0.0 | 489 | |
| Свинина постная | 19.4 | 7.1 | 0.0 | 160 | |
| Свинина тушеная | 9.8 | 20.3 | 3.2 | 235 | |
| Свинина тушеная Скопино | 13.0 | 35.0 | 0.0 | 367 |
diet-diet.ru
Таблица калорийности мяса и птицы
Таблица калорийности мяса и птицы
Мясо животных и птицы – источник полноценного белка животного происхождения, а значит, незаменимых аминокислот. Они должны присутствовать в нашем рационе ежедневно. Особенно важно наличие достаточного количества полноценных белков в питании детей, подростков, юношей и девушек, людей, активно занимающихся спортом.
Мясо можно употреблять в пищу один или два раза в день. В суммарном количестве 200г (мужчинам) и 100-150г (женщинам) приготовленного продукта.
Мясо обязательно должно быть постным. При его обработке необходимо удалять весь внешний жир.
Сначала поговорим о красных сортах мяса животных – говядина, телятина, баранина, конина и др. такое мясо содержит большое количество соединительных волокон. Поэтому долго переваривается, долго усваивается – на протяжении 3-5 часов и требует для переваривания много энергии. Значительно легче переваривается мясо птицы. Но не настолько, чтобы его можно было есть после 17.00 часов.
Красное мясо животных и птицы следует употреблять в пищу до 17.00 часов включительно.
Любое мясо следует употреблять с зеленью и овощными салатами. Белковые продукты смещают кислотно-щелочное равновесие организма в «кислую» сторону, а зелень и овощи компенсируют это смещение и тем самым оказывают организму большую помощь в сложном процессе переваривания и усвоения животных белков.
Не стоит сочетать с мясом помидоры и баклажаны. Они «закисляют» организм и ухудшают условия переваривания белков.
Вот таблица калорийности мяса и птицы.
Мясо, субпродукты, птица
|
Продукт |
Вода |
Белки |
Жиры |
Углеводы |
Ккал |
|
Баранина |
67,6 |
16,3 |
15,3 |
0 |
203 |
|
Говядина |
67,7 |
18,9 |
12,4 |
0 |
187 |
|
Конина |
72,5 |
20,2 |
7 |
0 |
143 |
|
Кролик |
65,3 |
20,7 |
12,9 |
0 |
199 |
|
Свинина не жирная |
54,8 |
16,4 |
27,8 |
0 |
316 |
|
Свинина жирная |
38,7 |
11,4 |
49,3 |
0 |
489 |
|
Телятина |
78 |
19,7 |
1,2 |
0 |
90 |
|
Говяжьи мозги |
78,9 |
9,5 |
9,5 |
0 |
124 |
|
Говяжья печень |
72,9 |
17,4 |
3,1 |
0 |
98 |
|
Говяжьи почки |
82,7 |
12,5 |
1,8 |
0 |
66 |
|
Говяжье сердце |
79 |
15 |
3 |
0 |
87 |
|
Говяжий язык |
71,2 |
13,6 |
12,1 |
0 |
163 |
|
Почки свиные |
80,1 |
13 |
3,1 |
0 |
108 |
|
Печень свиная |
71,4 |
18,8 |
3,6 |
0 |
108 |
|
Сердце свиное |
78 |
15,1 |
3,2 |
0 |
89 |
|
Язык свиной |
66,1 |
14,2 |
16,8 |
0 |
208 |
|
Гуси |
49,7 |
16,1 |
33,3 |
0 |
364 |
|
Индейка |
64,5 |
21,6 |
12 |
0,8 |
197 |
|
Куры |
68,9 |
20,8 |
8,8 |
0,6 |
165 |
|
Цыплята |
71,3 |
18,7 |
7,8 |
0,4 |
156 |
|
Утки |
51,5 |
16,5 |
61,2 |
0 |
346 |
Мясные консервы и копчености
|
Продукт |
Вода |
Белки |
Жиры |
Углеводы |
Ккал |
|
Вар. кол. диабетическая |
62,4 |
12,1 |
22,8 |
0 |
254 |
|
Вар. кол. диетическая |
71,6 |
12,1 |
13,5 |
0 |
170 |
|
Вар. колбаса докторская |
60,8 |
13,7 |
22,8 |
0 |
260 |
|
Вар. кол. любительская |
57 |
12,2 |
28 |
0 |
301 |
|
Вар. колбаса молочная |
62,8 |
11,7 |
22,8 |
0 |
252 |
|
Вар. колбаса телячья |
55 |
12,5 |
29,6 |
0 |
316 |
|
Сардельки свиные |
53,7 |
10,1 |
31,6 |
1,9 |
332 |
|
Сосиски молочные |
60 |
12,3 |
25,3 |
0 |
277 |
|
Сосиски русские |
66,2 |
12 |
19,1 |
0 |
220 |
|
Сосиски свиные |
54,8 |
11,8 |
30,8 |
0 |
324 |
|
Вар. коп. любительская |
39,1 |
17,3 |
39 |
0 |
420 |
|
Вар. коп. сервелат |
39,6 |
28,2 |
27,5 |
0 |
360 |
|
Полукоп. краковская |
34,6 |
16,2 |
44,6 |
0 |
466 |
|
Полу-коп. минская |
52 |
23 |
17,4 |
2,7 |
259 |
|
Полукоп. полтавская |
39,8 |
16,4 |
39 |
0 |
417 |
|
Полукоп. украинская |
44,4 |
16,5 |
34,4 |
0 |
376 |
|
Сырокоп. любительская |
25,2 |
20,9 |
47,8 |
0 |
514 |
|
Сырокоп. московская |
27,6 |
24,8 |
41,5 |
0 |
473 |
Мясные консервы и копчености
|
Продукт |
Вода |
Белки |
Жиры |
Углеводы |
Ккал |
|
Говядина тушеная |
63 |
16,8 |
18,3 |
0 |
232 |
|
Завтрак туриста говядина |
66,9 |
20,5 |
10,4 |
0 |
176 |
|
Завтрак туриста свинина |
65,6 |
16,9 |
15,4 |
0 |
206 |
|
Колбасный фарш |
63,2 |
15,2 |
15,7 |
2,8 |
213 |
|
Свинина тушеная |
51,1 |
14,9 |
32,2 |
0 |
349 |
|
Грудинка сырокопченая |
21 |
7,6 |
66,8 |
0 |
632 |
|
Корейка сырокопченая |
37,3 |
10,5 |
47,2 |
0 |
467 |
|
Ветчина |
53,5 |
22,6 |
20,9 |
0 |
276 |
ledi-dieta.com
Таблица калорийности готовых блюд на 100 грамм продукта
Ты наверняка замечала, что на каждом купленном в супермаркете продукте указана его калорийность. Но как быть с готовыми блюдами, в которые уже входят не один-два, а сразу много продуктов. А если учесть, что в процессе приготовления мы используем масло и разные соусы, то сложно даже представить, сколько калорий вместилось на нашу тарелку. Чтобы долго не высматривать упаковки продуктов и не мучиться с подсчетами, воспользуйся полной таблицей калорийности готовых блюд.
Зачем нужно знать ежедневное потребление калорий?
Конечно, если ты в отличной форме и правильно питаешься, то знать об этом не обязательно. Если же тебе никак не удается избавиться от пары лишних килограмм даже несмотря на то, что ты сидишь на диете, знать количество съеденных за день калорий обязательно. Ведь даже при недостаточном их количестве организм не сможет тратить твои накопленные килограммы, боясь, что скоро наступят «голодные» дни.
Например, девушке, исходя из ее возраста и активности, необходимо в сутки в среднем 1600-2200 калорий. При этом пища должна включать жиры, белки и углеводы в соотношении – 15%, 25% и 60%.
По таблице ты можешь выбрать любимые для себя блюда, которые будут вкусными и дадут хорошее насыщение. В таблице указана не только калорийность готового блюда, но и содержание белков, жиров и углеводов. Все данные приведены на 100 грамм продукта.
Таблица калорийности салатов

Калорийность любого салата зависит от составляющих ингредиентов. Обрати внимание на блюда, в которые входят полезные продукты – овощи, нежирное мясо, яйца, сыры с низким процентом жирности. Помимо того, что в порции такого салата содержится небольшое число калорий, твой организм получит много витаминов и питательных веществ.
| Название салата | ккалКалории на 100 г | ББелки, г | ЖЖиры, г | УУглеводы, г |
|---|---|---|---|---|
| Салат из помидор, огурцов и перца | 22,3 | 1 | 0,8 | 4,9 |
| Салат из помидор и огурцов со сметаной | 58 | 1,2 | 4,6 | 3,1 |
| Салат из помидор и огурцов с растительным маслом | 89,6 | 0,8 | 7,6 | 4,8 |
| Салат из помидор и огурцов с майонезом | 144,5 | 0,8 | 15,4 | 4,9 |
| Редиска со сметаной | 70,1 | 1,9 | 5 | 6,6 |
| Помидоры с чесноком | 70,8 | 3,8 | 1,8 | 10,2 |
| Салат из свежей капусты с яблоками | 33,2 | 1,4 | 0,1 | 6,2 |
| Квашенная капуста | 27,4 | 1,7 | 0,1 | 5,4 |
| Салат из квашеной капусты и свеклы | 40,6 | 1,8 | 0,1 | 8,2 |
| Винегрет овощной | 76,5 | 1,6 | 4,8 | 6,7 |
| Винегрет с сельдью | 119,6 | 4,6 | 6,8 | 10,4 |
| Салат из свеклы, с черносливом, орехами и чесноком | 280,9 | 7,6 | 15,2 | 30,9 |
| Салат с крабовыми палочками и кукурузой | 102,1 | 4,9 | 2,7 | 9,7 |
| Салат греческий | 188,4 | 4,1 | 17,4 | 4,2 |
| Салат Оливье с колбасой | 197,8 | 5,5 | 16,5 | 7,8 |
| Селедка под шубой | 208,1 | 8,2 | 17,9 | 4,1 |
| Салат Нежность | 213,5 | 5,9 | 8,8 | 30,2 |
| Салат Кремлевский | 250,8 | 5,9 | 21,8 | 8,4 |
| Салат Мимоза | 292,1 | 6,6 | 27,8 | 4,6 |
| Салат Цезарь | 301,2 | 14,9 | 16,8 | 25,9 |
| Салат Столичный | 323,8 | 15,6 | 25,8 | 4,6 |
Из таблицы видно, что самая низкая калорийность у салатов, приготовленных из свежих овощей и квашеной капусты, а самая высокая – у праздничных салатов, заправленных майонезом. Даже салат Цезарь, который многими ошибочно считается диетическим, содержит порядка 300 калорий!
Помни, что в таблице указано не точное количество калорий, поскольку этот показатель зависит от того, чем ты заправляешь салат и в каком количестве. Например, майонезы и соусы, особенно высокой жирности, могут превратить полезный легкий салат в очень жирный и калорийный.
Майонез лучше замени на несладкий йогурт, в котором на столовую ложку приходится всего 15 калорий и менее одного грамма жира. Что касается полезности входящих ингредиентов, то, например, яйца и мясо являются хорошим источником протеина, овощи содержат витамины и клетчатку. В то время как блюда с разными сортами колбас и копченостей содержат соль, консерванты и много жиров.
Таблица калорийности супов

То же самое можно сказать и о калорийности супа. Любое блюдо напрямую зависит от продуктов, которые в него входят. Важно и то, на каком отваре готовился суп – из постной говядины, жирной свинины или из диетической курицы. Из таблицы видно, что бульон содержит минимальное число калорий, но при добавлении круп, макарон, зажарки на масле, калорийность существенно возрастает.
| Название супа | ккалКалории на 100 г | ББелки, г | ЖЖиры, г | УУглеводы, г |
|---|---|---|---|---|
| Бульон овощной | 12 | 0 | 0 | 2,3 |
| Бульон куриный | 21 | 2,4 | 1,1 | 0 |
| Бульон говяжий | 26 | 3,7 | 1,3 | 0 |
| Бульон свиной | 29 | 3,2 | 1,5 | 0 |
| Фасолевый суп | 66,1 | 1,8 | 4,6 | 4,4 |
| Тыквенный суп-пюре | 49,2 | 1,2 | 2,5 | 4,8 |
| Рассольник с перловкой на мясном бульоне | 61,4 | 2,5 | 2,3 | 8,1 |
| Суп гороховый | 54 | 2,3 | 2,8 | 5,4 |
| Суп грибной с картошкой | 72,7 | 0,8 | 6,1 | 4,6 |
| Грибной крем-суп | 83,5 | 1,5 | 7,2 | 4,4 |
| Куриный суп с лапшой (вермишелью) | 68,1 | 3,1 | 2,1 | 3,7 |
| Куриный суп с картошкой | 49,2 | 2,7 | 1,1 | 3,2 |
| Суп с мясными фрикадельками | 114,2 | 5,7 | 9,1 | 5,9 |
| Суп рыбный из консервов | 52,3 | 2,4 | 3,4 | 3,3 |
| Солянка мясная сборная | 167,8 | 12,1 | 10,4 | 3,9 |
| Борщ овощной постный | 34,3 | 1,4 | 1,3 | 4,4 |
| Борщ овощной с зажаркой | 60,8 | 1,4 | 4,4 | 4,4 |
| Борщ с курицей | 128 | 7,5 | 10,2 | 4,4 |
| Борщ с говядиной | 131,6 | 8,5 | 9,3 | 4,4 |
| Борщ со свининой | 133,8 | 8,3 | 9,7 | 4,4 |
| Щи из свежей капусты постные | 32,9 | 1,1 | 1,8 | 3,8 |
| Щи из квашеной капусты | 29,7 | 1,1 | 1,8 | 3,4 |
| Щи с курицей | 102,5 | 7,2 | 13,1 | 3,8 |
| Щи с говядиной | 104,9 | 9,3 | 10,2 | 3,8 |
| Щи со свининой | 106,2 | 9 | 10,6 | 3,8 |
То же самое можно сказать и о калорийности супа. Любое блюдо напрямую зависит от продуктов, которые в него входят. Важно и то, на каком отваре готовился суп – из постной говядины, жирной свинины или из диетической курицы. Из таблицы видно, что бульон содержит минимальное число калорий, но при добавлении круп, макарон, зажарки на масле, калорийность существенно возрастает.
В то же время даже низкокалорийный суп дает хорошее насыщение, поэтому первые блюда часто входят во многие диеты. К таким блюдам относятся грибные, куриные, а также модные овощные суп-пюре, конечно же, без зажарки.
Таблица калорийности вторых блюд

Обед должен быть самым сытным из всех приемов пищи за день, но в меру калорийным. К категории «самых жирных и калорийных блюд», указанных в таблице, относятся жареные котлеты из свинины, курица и рыба в панировке, фаст-фуд из Макдональдса.
| Название блюда | ккалКалории на 100 г | ББелки, г | ЖЖиры, г | УУглеводы, г |
|---|---|---|---|---|
| Гуляш из говядины | 156,7 | 14,7 | 10,6 | 3,1 |
| Гуляш из свинины | 237,3 | 13,9 | 16,6 | 3,2 |
| Котлеты куриные на пару | 127,5 | 14,9 | 5,2 | 2,7 |
| Котлеты куриные жареные | 177,6 | 14,8 | 8,1 | 2,8 |
| Котлеты из индейки на пару | 138,9 | 15 | 6,7 | 2,7 |
| Котлеты рыбные на пару | 86,8 | 14,6 | 1,6 | 2,9 |
| Котлеты рыбные жареные | 142,3 | 14,5 | 5,9 | 2,9 |
| Котлеты из говядины на пару | 128,6 | 16,1 | 6,2 | 2,7 |
| Котлеты из свинины на пару | 203,3 | 15,2 | 10,9 | 3,1 |
| Отбивная куриная | 187,2 | 17,6 | 8,9 | 5,4 |
| Отбивная свиная | 249,1 | 19,2 | 15,9 | 1,4 |
| Курица гриль или запеченая в духовке | 179,8 | 18,3 | 8,3 | 0 |
| Свинина тушеная или на пару | 256,5 | 13,8 | 18,1 | 3,4 |
| Говядина тушеная | 178,9 | 14,7 | 12,4 | 3,2 |
| Голубцы с фаршем и рисом | 222,4 | 7,1 | 14,6 | 12,9 |
| Фаршированные перцы | 179,8 | 6,9 | 11,1 | 10,1 |
| Печень тушеная в сметане | 151,1 | 16,2 | 6,8 | 5,6 |
| Печень жареная с луком | 188,1 | 16,1 | 9,9 | 5,9 |
| Минтай жареный в кляре | 194,8 | 16,2 | 10,8 | 6,3 |
| Треска жареная | 122,3 | 16,3 | 5,3 | 0,3 |
| Семга на пару | 195,1 | 18,8 | 13,2 | 0 |
| Горбуша запеченная | 138,3 | 19,5 | 6,2 | 0 |
| Тефтели (ежики) с рисом | 217,1 | 14,3 | 11,6 | 11,2 |
| Мясо по-французски | 243,4 | 14 | 18,6 | 2,1 |
| Плов с курицей | 222,1 | 11,9 | 9,8 | 18,7 |
| Плов со свининой | 265,4 | 13,2 | 12,6 | 17,3 |
| Плов с говядиной | 218,8 | 13,4 | 9,1 | 18,9 |
| Капуста тушеная с мясом | 143,7 | 11,1 | 5,6 | 10,5 |
| Картошка с грибами жареная | 122,4 | 2,6 | 7,3 | 12,9 |
| Вареники с картошкой | 178,1 | 3,9 | 4,5 | 32,3 |
| Вареники с творогом | 191,3 | 9,4 | 5,3 | 28,8 |
| Вареники с капустой | 142,2 | 3,6 | 4,1 | 23,1 |
| Пельмени домашние | 271,2 | 12,1 | 11,6 | 28,4 |
| Гамбургер | 295 | 12,2 | 14,1 | 24,5 |
| Роллы Калифорния | 176 | 7,1 | 8,9 | 17,2 |
| Роллы Филадельфия | 142,2 | 9,1 | 6,9 | 12,9 |
При подсчете калорийности готовых блюд не забывай, что в мясе, рыбе и морепродуктах содержится вода (особенно в замороженном виде), которая повышает объем продуктов. При тепловой обработке мясо утрачивает от 15 до 40% своего первоначального веса. Потеря веса зависит от времени и вида термической обработки. Что касается соотношения жиров и белков в вареном и сыром мясе, то оно также не остается без изменений.
В жареном мясе содержание жиров повышается в разы.
Таблица калорийности каш и гарниров

В кашах немало калорий, даже если сравнить с картофелем или макаронами, но пользы от первого блюда больше. Любой вид крупы – это источник витаминов группы В и микроэлементов. Ешь кашу на завтрак, тогда калории не причинят вред твоей фигуре, а пойдут на пользу организму. В таблице указана калорийность каш, сваренных на воде и молоке, без добавления сахара, а также готовых гарниров из круп.
| Название крупы/каши | ккалКалории на 100 г | ББелки, г | ЖЖиры, г | УУглеводы, г |
|---|---|---|---|---|
| Гречневая каша на воде | 111,3 | 4,9 | 1,2 | 21,5 |
| Гречневая каша на молоке | 209,4 | 10,2 | 5,8 | 28,8 |
| Овсяная каша на воде (Геркулес) | 95,7 | 3,1 | 1,4 | 16,7 |
| Овсяная каша на молоке | 194,5 | 8,9 | 6,1 | 24,6 |
| Манная каша на молоке | 223,1 | 10,1 | 5,4 | 32,6 |
| Пшенная каша на воде | 116,7 | 3,6 | 1,4 | 23,2 |
| Кукурузная каша на воде | 109,5 | 2,9 | 0,4 | 24,9 |
| Рисовая каша на молоке | 214,1 | 8,2 | 5,1 | 31,2 |
| Гороховая каша на воде | 80,1 | 6,1 | 0,1 | 12,9 |
| Ячневая каша на воде | 79,8 | 2,6 | 0,3 | 15,6 |
| Пшенная каша с тыквой на молоке | 174,1 | 8,3 | 7,1 | 24,9 |
| Перловка вареная | 118,3 | 3,4 | 0,5 | 23,6 |
| Рис вареный | 116,1 | 2,3 | 0,5 | 24,8 |
| Фасоль вареная | 122,6 | 7,8 | 0,6 | 21,4 |
| Фасоль стручковая (спаржа) отварная | 22,1 | 2,2 | 0,1 | 2,5 |
| Картофель вареный | 83,4 | 2,3 | 0,1 | 16,9 |
| Картофель жареный | 198,7 | 2,3 | 9,9 | 23,6 |
| Картофель отварной в мундире | 78,8 | 2,3 | 0,1 | 15,1 |
| Картофельное пюре на воде | 83,1 | 2,2 | 0,1 | 15,8 |
| Картофельное пюре на молоке | 132,2 | 5,1 | 2,4 | 19,9 |
| Макароны отварные (спагетти, лапша) | 113,5 | 3,6 | 0,4 | 23,4 |
| Капуста тушеная | 98,8 | 2,4 | 5,8 | 9,7 |
Файл таблицы калорийности готовых блюд можно бесплатно скачать по ссылке — https://yadi.sk/i/0P6o8_komKuwm.
Помни, что 10 грамм сливочного масла, добавленного в тарелку каши, увеличивает калорийность в два раза!
Следует понимать, что в таблице все данные о калорийности и питательности готовых блюд являются относительными. Суть в том, что содержание в любом продукте углеводов, жиров и белков зависит от различных факторов: от его сорта, особенностей рецепта, технологической обработки.
differed.ru


 Кружка Эсмарха
Кружка Эсмарха Правильные позы при введении клизмы
Правильные позы при введении клизмы






















 данном случае нужно быть крайне осторожными с раствором из лимонного сока, так как в процессе очищения клизмой имеется дело напрямую со слизистой, которую лимон может с легкостью сжечь. Итак, для приготовления раствора используется соотношение сока ½ лимона на литр кипяченой воды. Такой рецепт особенно подойдет людям, страдающими тяжёлыми запорами, лимонный сок быстро размягчает каловые массы.
данном случае нужно быть крайне осторожными с раствором из лимонного сока, так как в процессе очищения клизмой имеется дело напрямую со слизистой, которую лимон может с легкостью сжечь. Итак, для приготовления раствора используется соотношение сока ½ лимона на литр кипяченой воды. Такой рецепт особенно подойдет людям, страдающими тяжёлыми запорами, лимонный сок быстро размягчает каловые массы.









































































































 В первую очередь, это передача половым путём как специфических инфекций, так и условно-патогенных микроорганизмов.
В первую очередь, это передача половым путём как специфических инфекций, так и условно-патогенных микроорганизмов. Среди них самым распространённым является боль. Характеристика ее может быть острой или тупой, ноющей.
Среди них самым распространённым является боль. Характеристика ее может быть острой или тупой, ноющей. Общее самочувствие, обычно не нарушается, температура тела не повышается и признаков интоксикации не отмечается.
Общее самочувствие, обычно не нарушается, температура тела не повышается и признаков интоксикации не отмечается.
 Частая смена половых партнеров без использования презервативов.
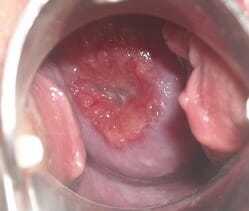
Частая смена половых партнеров без использования презервативов.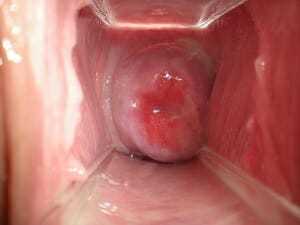 Это патологический процесс, возникающий на наружной части шейки матки. Характеризуется он Наличием дефекта слизистой оболочки.
Это патологический процесс, возникающий на наружной части шейки матки. Характеризуется он Наличием дефекта слизистой оболочки. Женщина отмечает выраженную болезненность, в области нижних отделов живота.
Женщина отмечает выраженную болезненность, в области нижних отделов живота.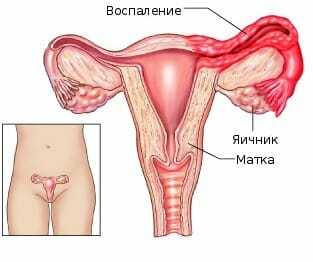 У женщины появляется болевой синдром, ярко выраженный на стороне поражения или если процесс двусторонний, то боль занимает обе паховых области.
У женщины появляется болевой синдром, ярко выраженный на стороне поражения или если процесс двусторонний, то боль занимает обе паховых области.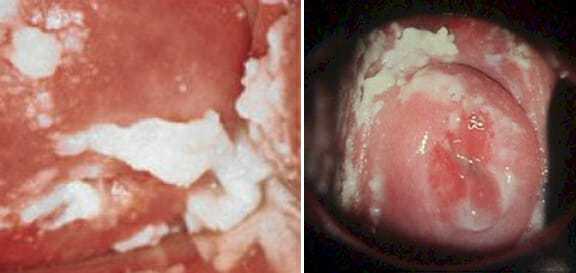
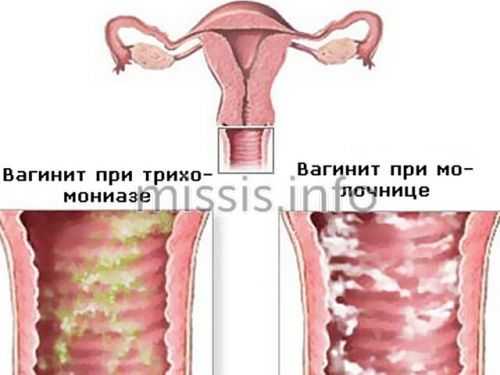
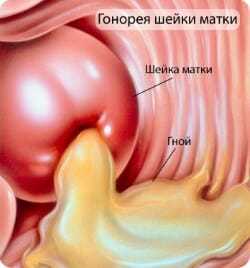 Проявляется гнойным воспалительным процессом. Женщина отмечает такие симптомы как зуд и жжение в области наружных половых органов.
Проявляется гнойным воспалительным процессом. Женщина отмечает такие симптомы как зуд и жжение в области наружных половых органов.

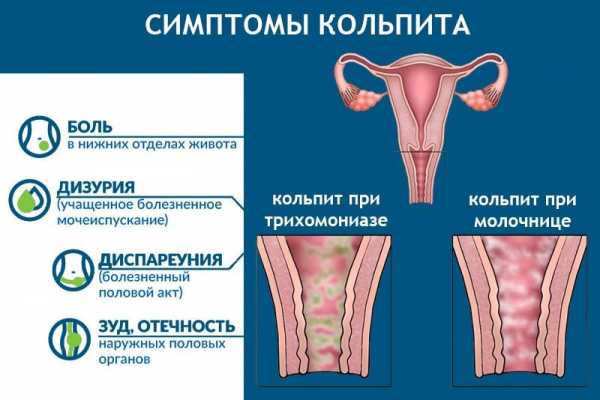
 Большой популярностью пользуется отвар ромашки, который готовится как из аптечной смеси, так и из готовых пакетов. Приготовление не составляет труда, поэтому можно использовать его без нарушений подбора условий. Курс терапии составляет в среднем 7 – 14 дней, очень часто подбирается в комплексе с этиотропной терапией. Может назначаться при воспалении как для взрослых, так и в детском возрасте. Ромашка оказывает мощное противовоспалительное действие.
Большой популярностью пользуется отвар ромашки, который готовится как из аптечной смеси, так и из готовых пакетов. Приготовление не составляет труда, поэтому можно использовать его без нарушений подбора условий. Курс терапии составляет в среднем 7 – 14 дней, очень часто подбирается в комплексе с этиотропной терапией. Может назначаться при воспалении как для взрослых, так и в детском возрасте. Ромашка оказывает мощное противовоспалительное действие. В первую очередь, рекомендуется соблюдать правила личной гигиены, которые включают регулярный туалет половых органов. Во время гигиенических процедур требуется применять лишь специализированные средства, предназначенные для интимных зон, без добавления консервантов и красителей.
В первую очередь, рекомендуется соблюдать правила личной гигиены, которые включают регулярный туалет половых органов. Во время гигиенических процедур требуется применять лишь специализированные средства, предназначенные для интимных зон, без добавления консервантов и красителей.
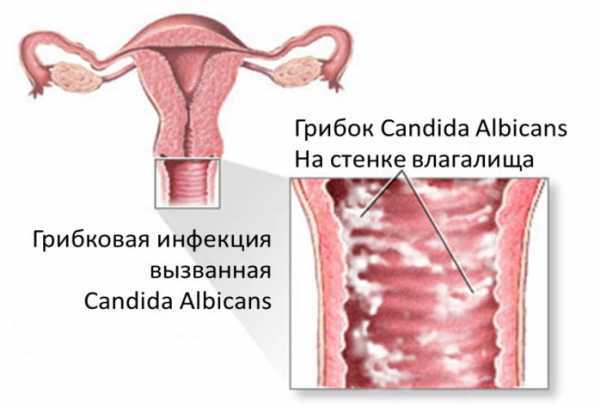
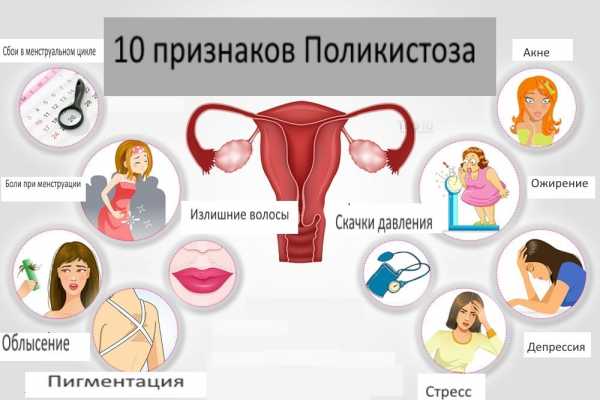














 Придатки. Воспаление. Передача Жить здорово с Еленой Малышевой
Придатки. Воспаление. Передача Жить здорово с Еленой Малышевой










 Кал черного цвета может быть как безобидным симптомом, так и предвестником заболевания
Кал черного цвета может быть как безобидным симптомом, так и предвестником заболевания Чернослив может быть причиной кала черного цвета
Чернослив может быть причиной кала черного цвета Не удивляйтесь, если после приема активированного угля кал будет черного цвета
Не удивляйтесь, если после приема активированного угля кал будет черного цвета Черный стул у новорожденного ребенка – обычное дело
Черный стул у новорожденного ребенка – обычное дело Темный цвет стула у пожилых людей чаще всего спровоцирован медикаментами
Темный цвет стула у пожилых людей чаще всего спровоцирован медикаментами Развитие язв – одно из возможных заболеваний, симптомом которого может быть черный цвет кала
Развитие язв – одно из возможных заболеваний, симптомом которого может быть черный цвет кала Если при смене цвета кала вы чувствуете, что это может быть заболевание – обязательно обратитесь к врачу
Если при смене цвета кала вы чувствуете, что это может быть заболевание – обязательно обратитесь к врачу










































































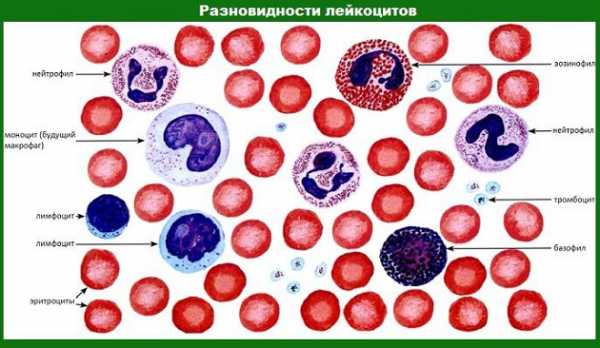




 Лейкоцитоз подразделяется на патологический и физиологический. Наиболее частыми причинами патологического лейкоцитоза у мужчин являются:
Лейкоцитоз подразделяется на патологический и физиологический. Наиболее частыми причинами патологического лейкоцитоза у мужчин являются:







 Этот метод недопустим при холецистите. В этом случае подготовку совмещают с приемом Фортранса. Далее необходимо провести очистительную клизму до прозрачной воды около 19.00.
Этот метод недопустим при холецистите. В этом случае подготовку совмещают с приемом Фортранса. Далее необходимо провести очистительную клизму до прозрачной воды около 19.00.



 Сначала по одному вводят овощи, каши, фрукты, далее хлеб, кондитерские изделия, жаренные блюда. Щадящая диета предполагает дробное питание.
Сначала по одному вводят овощи, каши, фрукты, далее хлеб, кондитерские изделия, жаренные блюда. Щадящая диета предполагает дробное питание.











 С возрастом и возникновением проблем со здоровьем человеку приходится проходить определенные медицинские обследования, от классических до самых неприятных. Среди них, конечно, славится своей непопулярностью «ужасная» колоноскопия. Есть ли правда в столь страшных свидетельствах о ней, и как правильно подготовиться к процедуре для максимально положительных результатов?
С возрастом и возникновением проблем со здоровьем человеку приходится проходить определенные медицинские обследования, от классических до самых неприятных. Среди них, конечно, славится своей непопулярностью «ужасная» колоноскопия. Есть ли правда в столь страшных свидетельствах о ней, и как правильно подготовиться к процедуре для максимально положительных результатов? Профилактика (скрининг рака толстой кишки).
Профилактика (скрининг рака толстой кишки). Лекарственные препараты.
Лекарственные препараты. Предупредите медсестру и врача, если:
Предупредите медсестру и врача, если: Завтрак: круассаны с джемом без зёрнышек, сок.
Завтрак: круассаны с джемом без зёрнышек, сок. Завтрак: круассаны с сыром, сок.
Завтрак: круассаны с сыром, сок. Выпейте 3 л в течение предыдущего дня и вечером с 16:00, и 1 л в 5:30 утра.
Выпейте 3 л в течение предыдущего дня и вечером с 16:00, и 1 л в 5:30 утра. После исследования определенную или специальную диету соблюдать нет необходимости. Но, если будет проведено хирургическое вмешательство, врачи скажут вам о том, что можно, и что нельзя есть в течение нескольких дней.
После исследования определенную или специальную диету соблюдать нет необходимости. Но, если будет проведено хирургическое вмешательство, врачи скажут вам о том, что можно, и что нельзя есть в течение нескольких дней.
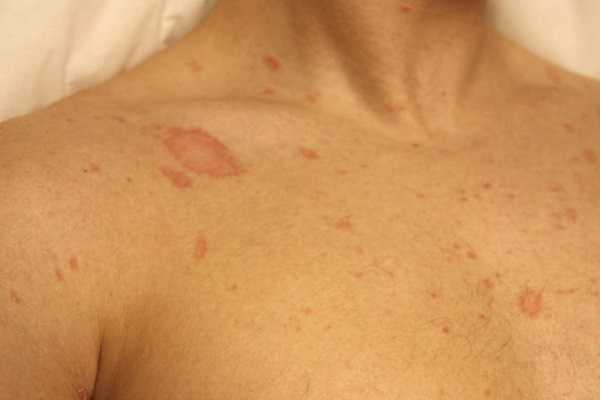
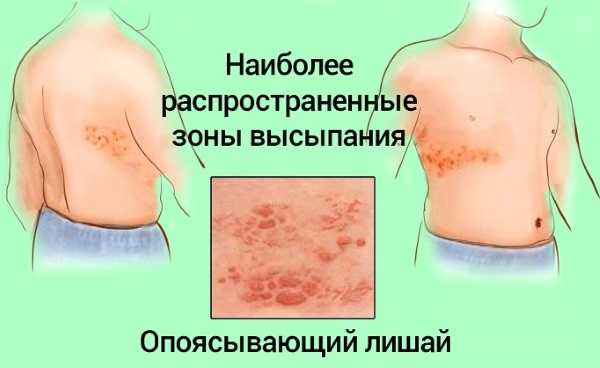
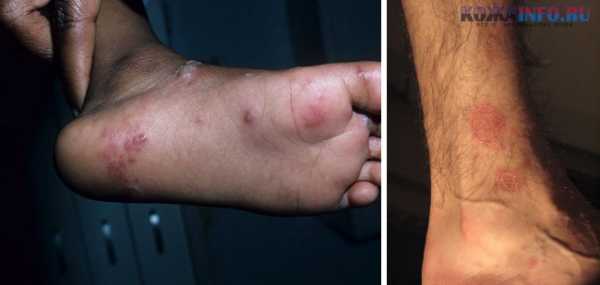
 Появление бляшек с присутствием пузырьков, с нечеткими краями;
Появление бляшек с присутствием пузырьков, с нечеткими краями;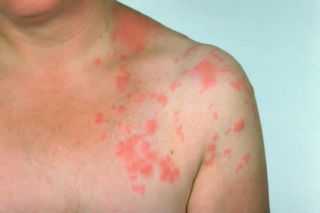 При контакте с человеком, являющимся носителем инфекции;
При контакте с человеком, являющимся носителем инфекции;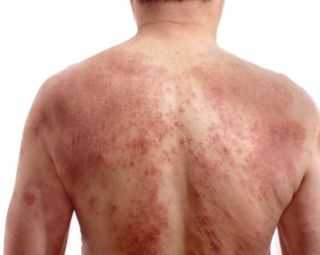 Заболевание сахарный диабет;
Заболевание сахарный диабет;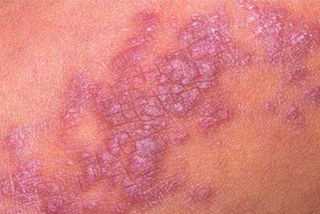 На сгибе локтей;
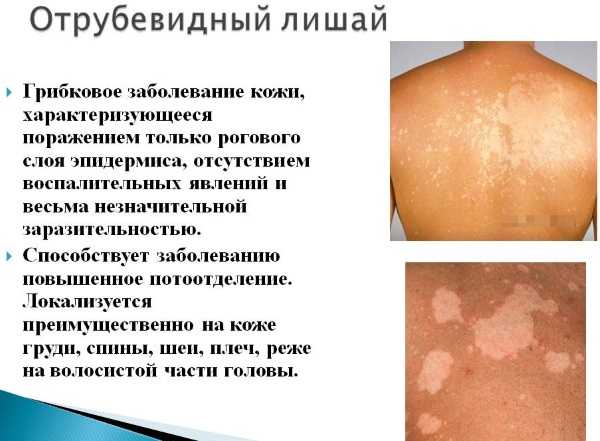
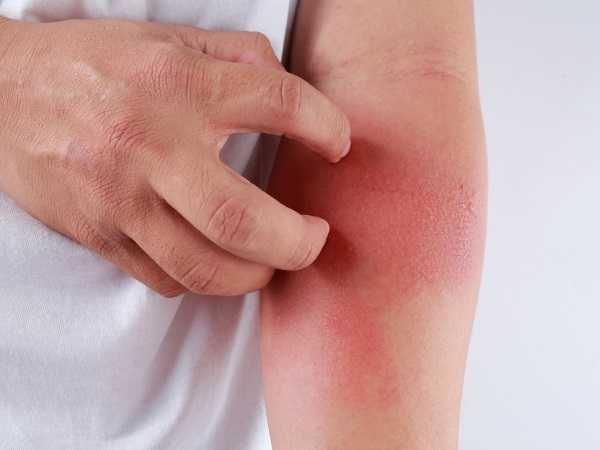
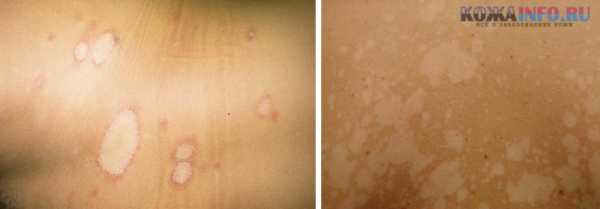
На сгибе локтей;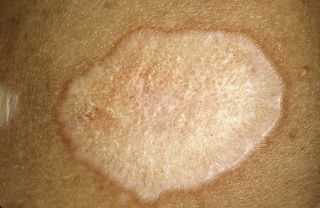 Такой вид лишая проявляется возникновением на коже светлых пятен, которые способствуют возникновению зуда и жжения, особенно после контакта с водой.
Такой вид лишая проявляется возникновением на коже светлых пятен, которые способствуют возникновению зуда и жжения, особенно после контакта с водой.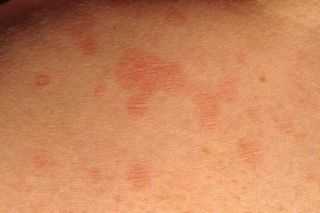 Ослабленный иммунитет;
Ослабленный иммунитет;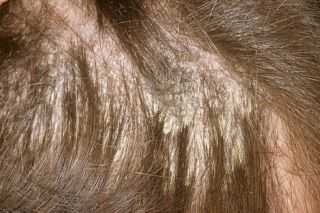
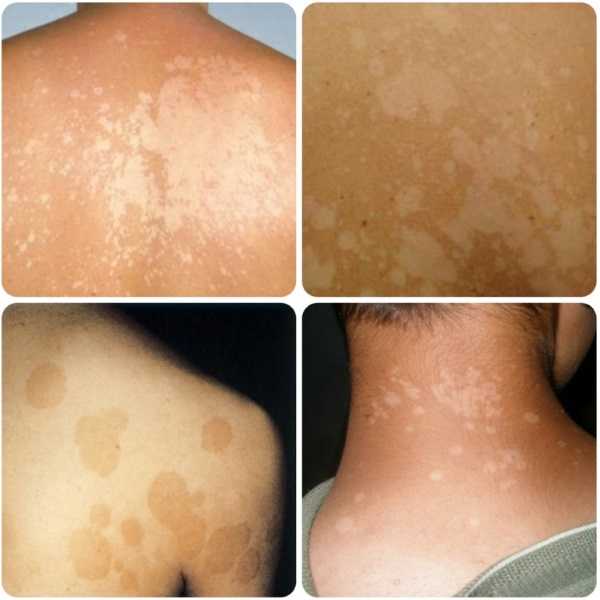
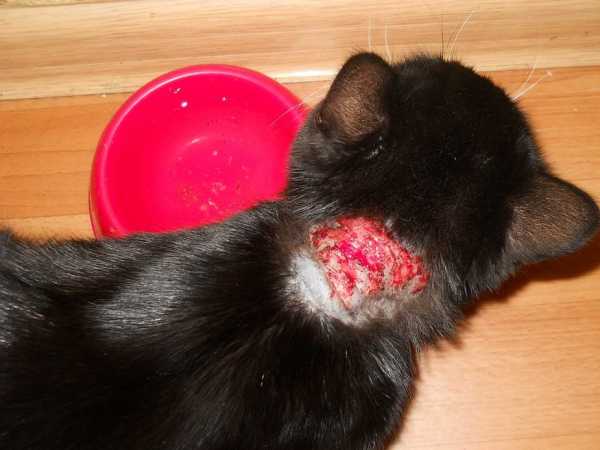
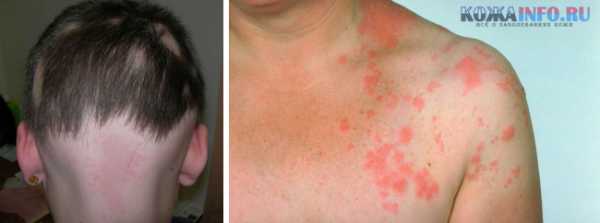
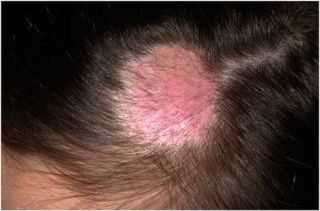
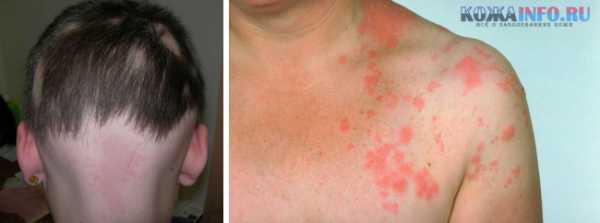
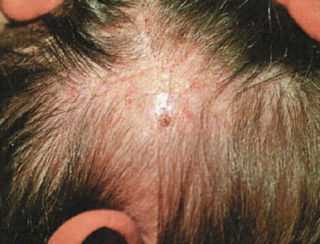 Лишай узловатый еще именуется, как лишай Пьедра появляется в результате инфицирования кожных покровов вирусной инфекцией.
Лишай узловатый еще именуется, как лишай Пьедра появляется в результате инфицирования кожных покровов вирусной инфекцией.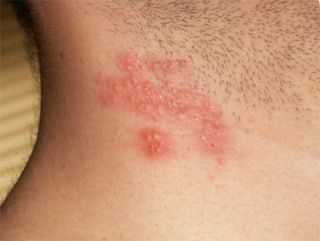 Появление образований розового цвета с шелушащими краями в средине пятна могут наблюдаться корочки и волдыри;
Появление образований розового цвета с шелушащими краями в средине пятна могут наблюдаться корочки и волдыри;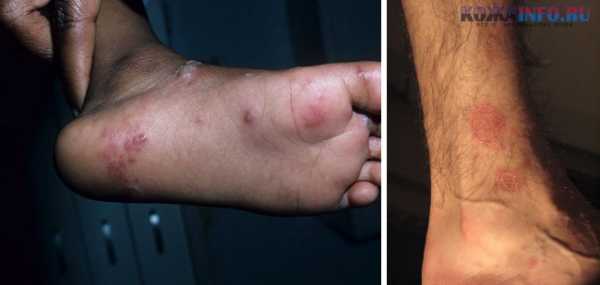
 Как отмечают врачи, каждый человек должен иметь здоровую иммунную систему для наибольшей защиты от передачи лишая.
Как отмечают врачи, каждый человек должен иметь здоровую иммунную систему для наибольшей защиты от передачи лишая.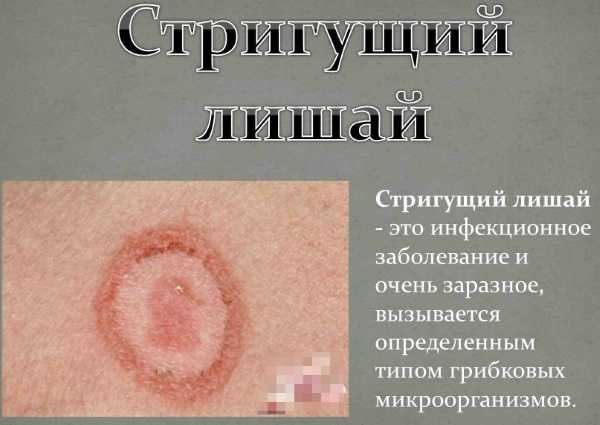 Укрепление иммунитета поможет защитить ваш организм от возбудителя лишая!
Укрепление иммунитета поможет защитить ваш организм от возбудителя лишая!