Замирание плода | Причины и как предотвратить замирание плода?
Признаки замирания плода
Замирание плода имеет несколько симптомов, которые может определить женщина самостоятельно. Наиболее часто, замирание происходит в первом триместре, нередко данная патология выявляется на плановом осмотре или УЗИ. При этом замирание может обнаружиться на несколько недель позже, чем произошла гибель эмбриона.
На ранних сроках указывать на смерть эмбриона может резкое прекращение токсикоза, снижение базальной температуры, болезненность груди.
В ряде случаев эти признаки остаются без внимания или воспринимаются как естественное проявление беременности.
На более поздних сроках определить, что произошла гибель плода можно тому, что ребенок престал шевелиться, также сильные боли в животе или открывшееся кровотечение может указывать на патологию.
Первые признаки замирания плода
Определить замирание плода на ранних сроках довольно тяжело самостоятельно, поскольку в каждом случае беременность протекает индивидуально. Например, у некоторых женщин отсутствует токсикоз или другие проявления беременности (головокружение, слабость, тяга к соленому и пр.). В первом триместре указывать на гибель эмбриона может резко прекращение признаков беременности (при условии, что они были). Если женщина изначально чувствовала себя хорошо, то выявить замирание возможно при посещении врача или на УЗИ.
На более поздних сроках на патологию может указывать то, что ребенок перестает двигаться. В большинстве случаев, когда происходит гибель плода, у женщины начинается самопроизвольный выкидыш. Но в некоторых случаях женщина может ходить с уже мертвым плодом внутри неё несколько дней и даже недель. На то, что плод мертв и начался процесс разложения, могут указывать тянущие или сильные боли в животе, кровянистые выделения.
Замирание плода на 8 неделе
Восьмая неделя беременности является довольно ранним сроком, на котором еще не сформировалась пуповина и плацента, основной целью которых является защита плода от воздействия внешних негативных факторов. На этом сроке эмбрион чрезвычайно уязвим, а инфекция или гормональное нарушение может спровоцировать пороки развития, не совместимые с жизнью. Замирание плода на таком раннем сроке встречается довольно часто и в большинстве случаев оканчивается самопроизвольным выкидышем.
[6], [7], [8], [9]
Замирание плода на 16 неделе
Замирание плода чаще всего происходит на сроке до 13 недель, однако, случается, что плод гибнет и на втором триместре. На 16 неделе беременности опасность замирания беременности крайне высока и этому может способствовать несколько факторов.
Внутриутробная смерть плода может произойти из-за инфекции, хромосомных нарушений развития, конфликта резус-факторов ребенка и матери, абортов в прошлом.
Выявить замирание беременности на 16 неделе позволяет наблюдение за ростом матки и ультразвуковые исследования. Не всегда признаки замершей беременности (шевеление ребенка, боли внизу живота, кровянистые выделения и пр.) указывают на гибель плода, подтвердить данный диагноз может только специалист и УЗИ.
После подтверждения гибели плода в утробе, врач назначает экстренную операцию (чистку) по извлечению плода из матки, иначе это может привести к воспалениям, инфицированию, сильному кровотечению.
После чистки за женщиной несколько дней наблюдают и проводят полное обследование для установления причин замирания плода.
После замирания беременности планировать следующую желательно минимум через шесть месяцев.
[10], [11], [12], [13], [14]
Замирание одного плода при двойне
При беременности двойней гибель одного из эмбрионов случается раз на тысячу беременностей. Замирание плода может произойти по разным причинам, часто один плод погибает из-за аномалий развития, неправильного кровообращения, нарушений развития плаценты, пуповины. Также гибели одного из эмбрионов при двойне может способствовать механический фактор, например, острая нехватка кислорода единой плаценте и одном плодном мешке.
Гибель одного из эмбрионов приводит к серьезным нарушениям здоровья второго, а также гибели. По статистике, в случае смерти одного из эмбрионов в первом триместре вероятность нормального развития и рождения второго достигает 90%. Если один плод перестает развиваться на сроке до трех недель, то происходит полное рассасывание эмбриона или размягчение и высыхание («бумажный плод»).
Если смерть одного плода при двойни произошла на более поздних сроках, то у второго может развиться тяжелое поражение центральной нервной системы, внутренних органов или гибель.
При гибели одного из эмбрионов женщина может не почувствовать никаких симптомов. Обычно патология выявляется на УЗИ (отсутствие сердцебиения, шевеления). Один погибший плод при двойне во втором и третьем триместре может привести к большой потере крови у живого ребенка. По соединительным сосудам кровь от живого плода поступает к мертвому, а поскольку сердце не работает, мертвый организм способен поглотить довольно много крови. Из-за больших кровопотерь у живого плода может начаться тяжелая анемия, что приведет к поражению центральной нервной системы и кислородному голоданию.
Действия врача напрямую зависят от срока, на котором произошла гибель одного из ребенка. На последних месяцах беременности врач может принять решение об экстренном родоразрешении, несмотря на неготовность живого плода к рождению. В этом случае для живого ребенка преждевременные роды представляют меньшую опасность, чем дальнейшее пребывание с мертвым организмом и чем меньше времени проходит с момента гибели плода до искусственного родоразрешения, тем лучше для второго ребенка. При своевременном выявлении замершей беременности вероятность благополучного исхода для живого ребенка примерно 55%.
Для лечения патологии во втором триместре используют прекращение любых взаимосвязей между двумя организмами и переливание крови живому плоду, если нет возможности родоразрешения.
На третьем триместре используют только искусственны роды, поскольку мертвый организм несет сильную угрозу не только живому ребенку, но и матери, так как возможны нарушения коагуляционного характера (свертываемость крови).
[15], [16], [17], [18]
ilive.com.ua
Замершая беременность на поздних сроках: причины, симптомы
К сожалению, не всегда беременность заканчивается рождением ребёнка. По определённому ряду причин на поздних сроках иногда происходит гибель плода. В нашей статье будут приведены причины, диагностика, лечение и профилактика замершей беременности на позднем сроке.
Что означает замершая беременность
Замершей беременностью принято считать самопроизвольную гибель эмбриона, которая произошла в утробе. Чаще всего такое может происходить в первом триместре, однако встречаются случаи замирания и на поздних сроках. К этому времени малыш уже полностью сформирован, поэтому будущей маме сложно пережить эту потерю.
Важно! Если при измерении базальной температуры стало отмечаться её падение, необходимо немедленно обратиться к врачу — это может быть один из признаков замирания плода.В течение всей беременности очень важно сдавать кровь на ХГЧ (хорионический гонадотропин человека), по которому можно определить отсутствие отклонений в развитии плода. При снижении нормативных показателей следует срочно проконсультироваться у гинеколога для выяснения причин такого явления.

| Неделя беременности (отсчёт после овуляции) | Нормативные пределы, мМЕ/мл |
| 3–4 | 9–140 |
| 4–5 | 75–2700 |
| 5–6 | 850–20900 |
| 6–7 | 4000–100300 |
| 7–12 | 11500–288000 |
| 12–16 | 18300–138000 |
| 16–29 | 1400–54000 |
| 29–41 | 940–61000 |
Основные причины
Замирание плода на поздних сроках может иметь множество причин. Их принято определять в следующие группы:
- инфекционная. Любая инфекция, которую перенесла женщина при вынашивании, может отразиться на развитии ребёнка. К наиболее небезопасным относят краснуху, токсоплазмоз, грипп, гонорею, сифилис. При отсутствии надлежащего лечения инфекция часто приводит к тяжёлым последствиям, так как её проникновение через плаценту к эмбриону, ведёт к его заражению. В определённых случаях в результате заражения происходит внутриутробная гибель;
- генетическая. К сожалению, ни один человек не застрахован от мутации генов. Она может происходить в клеточках родителей или же появиться во время развития эмбриона. При возникновении генетической поломки смерть эмбриона наступает ещё на первых месяцах. Но иногда плод может продолжить своё развитие, однако по причине нежизнеспособности его замирание диагностируют на более поздних сроках;
- иммунологическая. К этой группе относится наличие антифосфолипидного синдрома, системной красной волчанки, резус-конфликта. Проблема скрывается в том, что иммунная система мамы производит антитела, борющиеся с клетками малыша, что часто ведёт к его гибели;
- эндокринологическая. При наличии у мамы сахарного диабета, нарушений в функционировании щитовидной железы может произойти замершая беременность.
Симптомы
Среди наиболее распространенных выделяют следующие признаки замершей беременности:
- плод не шевелится на протяжении 4–6 часов;
- изменяется состояние груди — при замирании до 25 недель молочные железы возвращаются в добеременное состояние; если замирание произошло после 25 недели, происходит ещё больше их набухание и выделение молозива;
- появление болевых ощущений в области паха и поясницы;
- тошнота;
- общее плохое самочувствие;
- повышается температура тела;
- появление коричневых выделений из влагалища.
Диагностика
Наиболее точным методом диагностики замершего плода является УЗИ. При подтверждении диагноза картина будет выглядеть следующим образом:
- матка не соответствует установленному сроку беременности;
- отсутствует биение сердца и дыхание у малыша;
- плод находится в неправильном положении, отмечается деформация и наличие контура вокруг тела, что говорит о начале разложения тканей.
 Кроме этого, для диагностики необходимо сдать кровь на ХЧГ, но, как правило, это является вторичным критерием определения наличия замершей беременности после УЗИ.
Кроме этого, для диагностики необходимо сдать кровь на ХЧГ, но, как правило, это является вторичным критерием определения наличия замершей беременности после УЗИ.Знаете ли вы? В мире каждые 3 секунды рождается один ребёнок.
Лечение
При постановке подобного диагноза практикуют использование нескольких методик. Рассмотрим каждую из них.
Медикаментозный аборт
Такой метод можно использовать только до 7 недели беременности. Женщине прописывают приём в два этапа таких препаратов:
Последний препарат усиливает действие первых двух, которые блокируют выработку прогестерона. В результате происходит активное сокращение матки и отторжение эмбриона, его выталкивание. При этом наблюдается кровотечение. После того как плод выйдет, кровотечение постепенно прекращается, но на протяжении нескольких недель могут наблюдаться мажущие выделения. Дозировку и правила приёма вышеуказанных препаратов может назначить только гинеколог: самовольное употребление этих лекарств может нанести вред здоровью женщины.
После того как плод выйдет, кровотечение постепенно прекращается, но на протяжении нескольких недель могут наблюдаться мажущие выделения. Дозировку и правила приёма вышеуказанных препаратов может назначить только гинеколог: самовольное употребление этих лекарств может нанести вред здоровью женщины.Вакуум-аспирация
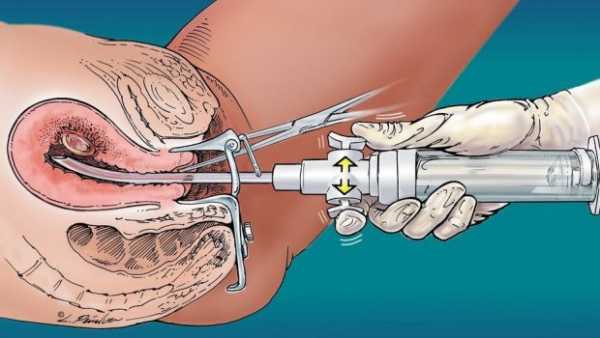
Вакуум-аспирация — один из методов, который позволяет удалить из матки эмбрион или его остатки. Процедуру можно проводить в случае, если срок беременности не превышает 12 недель.
Перед началом процедуры женщину осматривает специалист, она сдаёт все необходимые анализы, мазок, проходит УЗИ. За полчаса до проведения процедуры женщине дают специальные таблетки, которые способствуют размягчению шейки матки.
Обработка детородных органов проводится при помощи антисептика, который блокирует проникновение инфекции через половые пути. После этого во влагалище вводят специальный прибор — гинекологическое зеркало, далее выполняется обработка шейки матки антисептиком, а зеркало фиксируется.
Во влагалище вводят зонд, трубку аспиратора. Водная оболочка, плацента и плод высасываются через катетер в сборник. В процессе высасывания плод и плацента разрываются на части.
Введение в амниотическую полость гипертонических (солевых) растворов
Чтобы выполнить поздний аборт, роды вызывают искусственно. Сперва проводят пункцию плодного пузыря, производят удаление из него амниотической жидкости, а затем вводят в него раствор хлорида натрия.
Спустя 24–36 часов должны произойти самопроизвольные роды, при которых осуществляется отторжение мёртвого эмбриона. Длительность процедуры — примерно 30 часов.
Расширение канала шейки матки и эвакуация содержимого по типу аборта
При помощи специального расширителя врачи проводят расширение шейки матки, степень которого зависит от того, на каком сроке беременности произошло замирание. После этого вскрывается плодный пузырь, щипцы Мюзо накладываются на предлежащую часть эмбриона. К ним подвешивают грузик, масса которого также зависит от срока беременности. Затем женщина находится в ожидании родов. После них плод удаляют из матки при помощи кюретки.
Искусственные роды на сроке после 22 недель
Проведение кесаревого сечения является невозможным, так как есть вероятность того, что содержимое матки содержит инфекцию. Поэтому используют метод искусственного стимулирования родов.
Женщине вводят специально подобранные лекарства, которые способствуют возникновению схваток и раскрытию шейки матки, после чего она должна самостоятельно родить погибший эмбрион.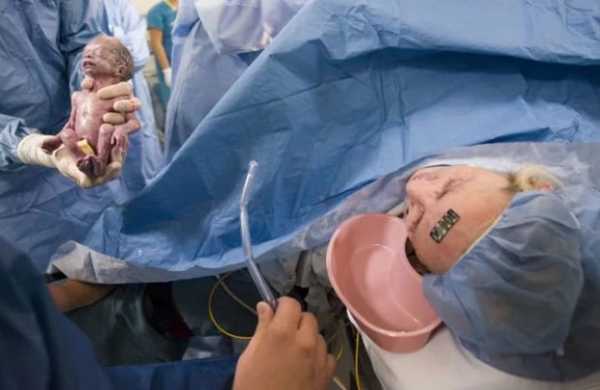
Комбинированные методы
Применение комбинированных методов практикуют в случае, если отсутствует возможность использовать для лечения какой-то конкретный способ. Это может зависеть от состояния здоровья женщины. Врачи должны выбрать способ, который будет наименее опасен для жизни и здоровья женщины.
Восстановление
Важное значение отводится реабилитационному периоду после лечения:
- Женщина должна принимать гормональные контрацептивы в течение 3 и более месяцев. Они помогут быстро восстановить органы половой системы и нормализовать гормональный фон.
- Необходимо принимать поливитаминные препараты, которые увеличат сопротивляемость организма.
- Также рекомендуется принимать седативные средства, которые позволят восстановить нормальное функционирование ЦНС.
- Обязательное проведение терапии сопутствующих патологий (к примеру, сахарного диабета, гормональных нарушений, сердечно-сосудистых недугов).
- Через 10 дней после процедуры прерывания беременности обязательно проведение УЗИ.
- Также внимание стоит уделить и психологической реабилитации. В случае необходимости стоит посещать психолога — идеально, если эти встречи будет посещать и супруг.

Возможные последствия
Чаще всего антенатальная гибель плода не влечёт тяжёлых последствий, но, тем не менее, они могут быть. Наиболее распространёнными являются:
- наличие сильной депрессии у женщины — для лечения используют таблетки и рекомендуют посещать психолога;
- мумифицирование плода — омертвение и высыхание тканей плода;
- распространение инфекции — в эмбрионе образуются токсины, которые могут проникать в кровь женщины, в итоге может возникнуть сепсис, происходит нарушение свёртываемости крови;
- литопедион — происходит кальцификация эмбриона, который, находясь в организме женщины, не приносит ей дискомфорт, поэтому выявить замершую беременность не удается вовремя.
Важно! Если, будучи ребёнком, женщина не болела краснухой, то за 3 месяца до зачатия нужно сделать прививку.
Какие прогнозы на следующую беременность?
После осуществления лечебных мероприятий для восстановления организма рекомендуется в течение 3–6 месяцев предохраняться. За этот период половая система женщины сможет полностью восстановиться, к тому же улучшится эмоциональное состояние.
Прогнозы на последующие беременности довольно оптимистичны, но, чтобы уменьшить вероятность повторного замирания плода, рекомендуется осуществить комплекс мероприятий:
- проанализировать и в случае необходимости привести в норму микрофлору влагалища;
- устранить частые запоры и недостаточную перистальтику;
- перейти на правильное питание;
- избавиться от вредных привычек;
- начать принимать витамины, крайне важные для зачатия (фолиевая кислота, железо, йод).
 При соблюдении рекомендаций лечащего врача, осложнений при повторном зачатии произойти не должно. Если же снова диагностировано замирание плода, необходимо пройти более детальное обследование.
При соблюдении рекомендаций лечащего врача, осложнений при повторном зачатии произойти не должно. Если же снова диагностировано замирание плода, необходимо пройти более детальное обследование.Профилактика замершей беременности
Для того чтобы минимизировать риски замирания плода, стоит:
- исключить употребление алкоголя;
- оградить беременную от стрессов и негативных факторов;
- исключить повышенные физические нагрузки;
- правильно питаться;
- носить одежду, которая не сдавливает низ живота;
- регулярно посещать гинеколога;
- своевременно лечить инфекционные заболевания.
Знаете ли вы? Около 10% беременностей завершаются выкидышем. К этому времени многие женщины даже не догадываются, что находились в интересном положении.
Замершая беременность — большой стресс для женщины. При постановке этого диагноза крайне важно обеспечить ей поддержку, оказать помощь в лечении и позаботиться о реабилитационном периоде. Положительный настрой и здоровый образ жизни уже через некоторое время позволят снова приступить к зачатию.
Как пережить замершую беременность: видео
agu.life
Угроза прерывания беременности код по мкб 10: Замершая беременность на ранних и поздних сроках: причины и профилактика
Замершая беременность на ранних и поздних сроках: причины и профилактика
ЗАМЕРШАЯ БЕРЕМЕННОСТЬ — это прекращение развитие плода и его гибель на сроке до 28 недель. Причины этого неприятного и иногда даже опасного явления могут быть самые разные — замершая беременность может быть следствием генетических нарушений у эмбриона ( или плода ), вызвана обострением инфекционного заболеваний или даже вредными привычками. Замершая беременность чаще диагностируется в первом триместре беременности ( до 13 недель). Замершей беременности причины на ранних сроках отличаются от поздних. Рассмотрим подробнее такое явление как замершая беременность причины ее и меры профилактики.
Итак, еще в период планирования беременности необходимо отказаться от употребления алкогольных напитков ( особенно в больших количествах ) и курения. Не всегда алкоголь и курение приводит к замершей беременности, но риск ее наступления у таких женщин возрастает.
Абсолютно точно в период планирования и самой беременности ( во избежание выкидыша и замершей ) не стоит применять лекарственных препаратов без назначения врача. И прежде, чем начинать их прием следует внимательно прочесть инструкцию к препарату, возможно там в противопоказаниях есть беременность. К тому же, у многих лекарств есть свойство долго выводиться из организма. Будущая мама может и не знать о том, что наступила беременность и принимать какое-либо лекарство и как результат — замершая. Эмбрион очень восприимчив к тератогенному действию. Но, между тем, замершую беременность вред ли вызовет прием лекарственных препаратах на очень ранних сроках — 7-10 дней со дня оплодотворения яйцеклетки, так как в этот период между будущим ребенком и его матерью нет тесной связи. А после 8-10 недель ребенка от тератогенного воздействия частично защищает плацента и, соответственно, число замерших беременностей на больших сроках несколько снижается. Если вы работаете на вредном производстве, то у вас также повышенный риск замершей беременности.
Причина замершей беременности может крыться в нарушениях гормонального фона женщины, чаще всего, это недостаток прогестерона — гормона беременности. Если у вас в анамнезе уже была замершая беременность, выкидыш, часто случаются задержки менструации и наблюдается оволосение по мужскому типу, то прежде, чем планировать беременность, вам необходимо сдать анализы на гормоны и если потребуется — пройти лечение, таким образом вы снизите вероятность замершей беременности в будущем.
Следующей причиной замершей беременности не только на ранних, но и на поздних сроках являются всевозможные инфекции. Особенно опасно не обострение уже имеющихся инфекционных заболеваний, а заражение ими в период беременности. Заражение некоторыми из них ( например ветряной оспой и краснухой ) может привести не только к замершей беременности, но и, что самое ужасное, аномалиям развития у плода. И тогда придется уже решать вопрос о прерывании беременности… Именно инфекции могут вызвать такое состояние как замершая беременность на поздних сроках.
Как избежать замершей беременности вследствие обострения или заражения инфекционным заболеванием? Во-первых, следует посмотреть свою детскую медицинскую карту или узнать у родителей ( если сами не помните ) о том, были ли вами перенесены в детстве такие заболевания, как краснуха и ветрянка. Если нет, и к тому же входите в группу риска ( работаете с детьми ), то во избежание заражения ими и как следствие замершей беременности или выкидыша, лучше за 3 месяца до планирования беременности сделать от них прививки. Если у вас имеются ИППП ( инфекции, передаваемые половым путем ), то следует, прежде всего, избавиться от них и уже потом планировать беременность.
Но если беременность наступила нежданно-негаданно, то во избежания замершей или выкидыша врач может назначить вам противовирусный курс.
Всем без исключения женщинам для профилактики замершей беременности и прочих неприятностей необходимо в период счастливого ожидания малыша укреплять свой иммунитет. Способов очень много, необязательно пить БАДы и витамины. Достаточно будет правильного, полноценного питания. В период беременности всегда снижается иммунитет, это связано с выработкой особого гормона — хорионического гонадотропина, одной из функций которого является защита будущего ребенка от иммунной системы его матери. Без этого организм матери воспринимает плод, как «чужеродный» объект, от которого нужно избавиться, вот вам и очередная возможная причина замершей беременности.
Но, все-таки, самой часто причиной замершей беременности являются генетические отклонения у плода. Природа сама не дает развиваться «больному» эмбриону и возникает замершая беременность. Как правило, если это и есть причина замершей беременности у женщины, то есть большая вероятность того, что это больше не повторится, если сами родители здоровы.
Симптомы замершей беременности и ее диагностика
К сожалению, замершая беременность на раннем сроке может никак не давать о себе знать. Позднее же, симптомами замершей беременности у женщины могут стать схваткообразные боли и мажущие кровянистые выделения. Это обычно происходит при начале отслойки плодного яйца, то есть начинающемся выкидыше.
К субъективным симптомам замершей беременности на раннем сроке также можно отнести резкое прекращение токсикоза ( если он был ). Также может пройти болезненность молочных желез и снизиться базальная температура. Обычно эти симптомы замершей беременности не остаются без внимания женщины. Замершая беременность на поздних сроках характеризуется отсутствием шевелений ребенка.
Диагностировать замершую беременность можно тремя способами: сдать анализ крови на ХГЧ, сходить на осмотр к гинекологу или сделать УЗИ.
При замершей беременности уровень ХГЧ ниже, чем должен быть на данном сроке беременности. УЗИ показывает отсутствие сердцебиения плода. А на гинекологическом осмотре врач определяет несоответствие размеров матки сроку беременности.
Так что, если вы подозреваете, что у вас замершая беременность, знайте, что симптомы — это признак второстепенный. Главное — это медицинские доказательства, если так можно выразиться… При таком явлении как замершая беременность симптомы у разных женщин могут различаться или даже вообще отсутствовать.
Обычно замершая беременность заканчивается «чисткой» полости матки в стационарных условиях. Но на ранних сроках возможно провести вакуум аспирацию или вызвать выкидыш при помощи определенных медикаментов ( под наблюдением врача ). Иногда при замершей беременности на ранних сроках врачи занимают выжидательную позицию, то есть ожидают, когда у женщины самопроизвольно произойдет выкидыш. И если этого не происходит в течение определенного врачом времени или по УЗИ в матке диагностируются остатки плодного яйца, то проводят кюретаж ( выскабливание ) полости матки.
Беременность после замершей беременности
Врачи рекомендуют планировать беременность после замершей беременности хотя бы через полгода. За это время для профилактики в будущем случаев замершей беременности проводится лечение. Стандарта для лечения нет, все зависит от причины, которая вызвала замершую беременность. Но абсолютно всем желательно сдать некоторые анализы и пройти обследования.
В первую очередь стоит сдать мазок на всевозможные инфекции, передаваемые половым путем методом ПЦР, сдать анализ крови для определения уровня гормонов в крови, пройти ультразвуковое обследование. При необходимости определить кариотип ( свой и партнера ), групповую совместимость и прочие анализы и обследования, а также пройти лечение, рекомендованное врачом на основе результатов всех обследований в качестве профилактики в будущем замершей беременности.
Женщине, пережившей такое состояние, как замершая беременность лечение может и не потребоваться вовсе, если все результаты анализов будут в норме. Как мы уже писали ранее, замершая беременность, чаще всего, случается из-за генетической ошибки, которая вряд ли когда-то еще повторится… Но если замершая беременность случилась уже не в первый раз, то лечение, скорее всего, в любом случае понадобится.
Лучшей профилактикой является здоровый образ жизни и регулярное посещение гинеколога, и тогда вам вряд ли будет угрожать замершая беременность.
Замершая беременность — причины и лечение
Неразвивающаяся беременность (замершая беременность, несостоявшийся выкидыш, missed abortion) означает смерть эмбриона (плода) без клинических признаков выкидыша. В структуре репродуктивных потерь частота этой патологии остается стабильной и составляет 10-20% от всех желанных беременностей.
Замершая беременность — причины
Причины неразвивающейся беременности многочисленны и нередко комплексны. В повседневной практике часто бывает нелегко установить конкретный фактор, приведший к данной патологии, так как этому мешает мацерация тканей после смерти плода, что затрудняет их генетическое и морфологическое исследования.
Среди ведущих этиологических факторов неразвивающейся беременности следует прежде всего отметить инфекционный. Персистенция в эндометрии бактериально-вирусной инфекции нередко способствует усилению или возникновению эндокринопатий у матери, сопровождается нарушениями в системе гемостаза и метаболическими изменениями в слизистой оболочке матки, что может служить причиной остановки развития эмбриона (плода).
Особенностью этиологической структуры воспалительных заболеваний в настоящее время являются различные ассоциации микроорганизмов, включающие анаэробные бактерии, факультативные стрептококки, вирусы. Это обусловлено в определенной мере особенностями иммунного ответа организма матери, при котором невозможна полная элиминация возбудителя из организма.
Не каждый эмбрион (плод), контактирующий с инфекцией, обязательно инфицируется; кроме того, степень повреждения его бывает разной. Оно может быть вызвано микроорганизмами, имеющими определенный тропизм к некоторым тканям, а также сосудистой недостаточностью, обусловленной воспалением сосудов плода или плаценты.
Замершая беременность — инфекции, ведущие к смерти плода
Спектр возбудителей инфекций, способных вызвать раннее антенатальное инфицирование и последующую смерть эмбриона, следующий.
1. Некоторые виды условно-патогенной флоры — стрептококки, стафилококки, Е. coli, клебсиеллы и др.
2. Вирусы краснухи, ЦМВ, ВПГ, аденовирус 7, вирус Коксаки.
3.Микоплазмы, хламидии, трепонемы, микобактерии.
4. Простейшие — токсоплазмы, плазмодии, грибы рода Candida.
При вирусном и микоплазменном поражении воспалительные изменения в децидуальной оболочке сочетаются с острыми циркуляторными нарушениями в маточно-плацентарных артериях. При бактериальном поражении воспалительные инфильтраты обнаруживают чаще в амнионе, хорионе и межворсинчатом пространстве. При наличии инфекционной патологии у матери смерть эмбриона (плода) обусловлена массивной воспалительной инфильтрацией, а также микронекрозами в месте непосредственного контакта хориона с материнскими тканями.
Доказана тератогенная роль инфекционных заболеваний у матери, она ответственна за 1- 2% всех тяжелых врожденных аномалий у плода, несовместимых с жизнью. Является ли наличие инфекции причиной антенатальной смерти эмбриона (плода) и спонтанного прерывания беременности, зависит от пути проникновения микроорганизмов, вовлечения в инфицирование плода и околоплодных оболочек, вида и вирулентности микробов, количества проникших патогенов, продолжительности заболевания матери и прочих факторов.
Восходящий путь инфицирования эмбриона (плода), преобладающий в I триместре беременности, обусловлен условно-патогенными бактериями, а также микоплазмами, хламидиями, грибами рода Candida, вирусом простого герпеса. Предрасполагающими факторами к развитию воспалительного процесса могут явиться истмико-цервикальная недостаточность, частичный разрыв плодных оболочек и проведение некоторых инвазивных манипуляций с целью оценки состояния эмбриона (плода): биопсия хориона, амниоцентез и др.
Микроорганизмы проникают в полость матки из нижерасположенных отделов репродуктивной системы, инфицируя околоплодные воды, независимо от того, нарушена их целостность или нет. Плод заглатывает амниотическую жидкость или же инфекция распространяется по околоплодным оболочкам и далее к плоду, вызывая поражение легких, пищеварительного тракта и кожи, что в свою очередь может явиться причиной антенатальной смерти плода. Характер и распределение воспалительных поражений органов определяется главным образом интенсивным обменом инфицированных околоплодных вод с дыхательной, мочевыделительной системами плода, а также его желудочно-кишечным трактом.
Нисходящий путь инфицирования, как правило, начинается из хронических очагов воспаления в маточных трубах и яичниках и чаще обусловлен гонорейной и хламидийной инфекцией. Воспалительные процессы в придатках матки способствуют инфицированию краевых синусов плаценты с развитием плацентарного хорионамнионита, что приводит к смешанному типу поражения органов плода и его антенатальной смерти.
Внутриутробная смерть плода может быть связана не только с прямым повреждающим действием инфекционного агента, но и неадекватным развитием иммунных реакций в ткани плаценты.
Замершая беременность — иммуннологичнские причины
Известно, что регуляция иммунного ответа осуществляется преимущественно Т-хелперами, или лимфоцитами CD4. Выделяют две субстанции этих клеток — Тх типа 1 и Тх типа 2. Они различаются по секретируемым цитокинам. ТХ1 секретируют выскабливаниями матки;
o имплантации плодного яйца в местах незавершенной гравидарной трансформации слизистой оболочки матки.
2. Неполноценность реакций иммуноклеточного отторжения погибшего плодного пузыря. Развертывается каскад иммуноклеточных реакций, нацеленных на отторжение «аллогенного трансплантата», утратившего в связи со своей гибелью все иммуноблокирующие факторы. При определенной генетической идентичности супругов (родственный брак) биологическая совместимость матери и плода может быть настолько близкой, что обусловливает состояние иммунологической ареактивности матки по отношению к погибшему зародышу.
3. Ареактивность матки. Сократительная гипофункция миометрия может быть обусловлена:
o биохимическими дефектами в системе ферментативно-белкового метаболизма;
o хроническими воспалительными процессами в матке, когда не образуются рецепторы к сокращающим веществам;
o отсутствием гормональной поддержки со стороны мертвого плода и неразвивающейся плаценты.
Чаще всего происходит постепенное отторжение погибшего плодного яйца с помощью фибринозно-лейкоцитарной экссудативной реакции в ответ на некротизированную ткань. В ходе этого процесса наряду с фибрином и лейкоцитами из сосудов эндометрия выделяются трофобластические, тромбопластические субстанции, эритроциты, что ведет к постоянным мажущим кровянистым выделениям из матки. Тело матки становится мягким, тонус миометрия исчезает, шейка приоткрывается. Все признаки беременности (цианоз влагалища, шейки матки) исчезают.
Замершая беременность — последствия пребывания мертвого эмбриона в матке
При длительном (2-4 нед и более) нахождении мертвого эмбриона в матке возникают аутолиз, поступление тромбопластических субстанций в кровоток пациентки и развивается ДВС-синдром. Все это является риском развития тяжелого коагулопатического кровотечения при попытке прерывания беременности. Наиболее неблагоприятные условия маточного гемостаза имеют место у пациенток, у которых фазовые гемокоагуляционные изменения находятся в состоянии гипокоагуляции и выражена гипотония миометрия.
Трудности, возникающие при удалении мертвого плода, могут быть обусловлены предлежанием хориона, плаценты, расположенных в области внутреннего зева матки. Перед выскабливанием матки необходимо исследовать состояние системы гемостаза (развернутая коагулограмма). При выявленных нарушениях (гиперагрегация, гиперкоагуляция, ДВС-синдром) необходима корригирующая терапия (свежезамороженная плазма, угрожающий самопроизвольный аборт, начавшийся, аборт в ходу (неполный или полный) и НБ.
Угрожающий аборт проявляется тянущими болями внизу живота и пояснице, могут быть скудные кровянистые выделения из половых путей. Тонус матки повышен, шейка матки не укорочена, внутренний зев закрыт, тело матки соответствует сроку беременности. При УЗИ регистрируют сердцебиение плода.
При начавшемся аборте боли и кровянистые выделения из влагалища более выражены, канал шейки матки приоткрыт.
При аборте в ходу определяются регулярные схваткообразные сокращения миометрия. Величина матки меньше предполагаемого срока беременности, в более поздние сроки беременности возможно подтекание ОВ. Внутренний и наружный зев открыты, элементы плодного яйца в канале шейки матки или во влагалище. Кровянистые выделения могут быть различной интенсивности, чаще обильные.
Неполный аборт — состояние, сопряжённое с задержкой в полости матки элементов плодного яйца.
Отсутствие полноценного сокращения матки и смыкания её полости приводит к продолжающемуся кровотечению, что в некоторых случаях служит причиной большой кровопотери и гиповолемического шока.
Чаще неполный аборт наблюдают после 12 нед беременности в случае, когда выкидыш начинается с излития ОВ. При бимануальном исследовании матка меньше предполагаемого срока беременности, кровянистые выделения из канала шейки матки обильные, с помощью УЗИ в полости матки определяют остатки плодного яйца, во II триместре — остатки плацентарной ткани.
Полный аборт чаще наблюдают в поздние сроки беременности. Плодное яйцо выходит полностью из полости матки.
Матка сокращается, кровотечение прекращается. При бимануальном исследовании матка хорошо контурируется, размером меньше срока гестации, канал шейки матки может быть закрыт. При полном выкидыше с помощью УЗИ определяют сомкнутую полость матки. Могут быть небольшие кровянистые выделения.
Инфицированный аборт — состояние, сопровождающееся лихорадкой, ознобом, недомоганием, болями внизу живота, кровянистыми, иногда гноевидными выделениями из половых путей. При физикальном осмотре определяют тахикардию, тахипноэ, дефанс мышц передней брюшной стенки, при бимануальном исследовании — болезненную, мягкой консистенции матку; канал шейки матки расширен.
При инфицированном аборте (при микст бактериальновирусных инфекциях и аутоиммунных нарушениях у женщин с привычным невынашиванием, отягощённым антенатальной гибелью плода акушерским анамнезом, рецидивирующим течением генитальных инфекций) назначают иммуноглобулины внутривенно (50–100 мл 10% раствора гамимуна©, 50– 100 мл 5% раствора октагама© и др.). Проводят также экстракорпоральную терапию (плазмаферез, каскадная плазмофильтрация), которая заключается в физикохимической очистке крови (удаление патогенных аутоантител и циркулирующих иммунных комплексов). Применение каскадной плазмофильтрации подразумевает дезинтоксикацию без удаления плазмы. При отсутствии лечения возможна генерализация инфекции в виде сальпингита, локального или разлитого перитонита, септицемии.
Неразвивающаяся беременность (антенатальная гибель плода) — гибель эмбриона или плода при беременности сроком менее 22 нед при отсутствии экспульсии элементов плодного яйца из полости матки и нередко без признаков угрозы прерывания. Для постановки диагноза проводят УЗИ. Тактику прерывания беременности выбирают в зависимости от срока гестации. Необходимо отметить, что антенатальная гибель плода часто сопровождается нарушениями системы гемостаза и инфекционными осложнениями (см. главу «Неразвивающаяся беременность»).
В диагностике кровотечений и выработке тактики ведения в I триместре беременности решающую роль играет оценка скорости и объёма кровопотери.
При УЗИ неблагоприятными признаками в плане развития плодного яйца при маточной беременности считают:
· отсутствие сердцебиения эмбриона с КТР более 5 мм;
· отсутствие эмбриона при размерах плодного яйца, измеренных в трёх ортогональных плоскостях, более 25 мм при трансабдоминальном сканировании и более 18 мм при трансвагинальном сканировании.
К дополнительным ультразвуковым признакам, свидетельствующим о неблагоприятном исходе беременности, относят:
· аномальный желточный мешок, не соответствующий сроку гестации (больше), неправильной формы, смещённый к периферии или кальцифицированный;
· ЧСС эмбриона менее 100 в минуту в сроке 5–7 нед;
· большие размеры ретрохориальной гематомы (более 25% поверхности плодного яйца).
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Самопроизвольный аборт следует дифференцировать с доброкачественными и злокачественными заболеваниями шейки матки или влагалища. При беременности возможны кровянистые выделения из эктропиона. Для исключения заболеваний шейки матки проводят осторожный осмотр в зеркалах, при необходимости кольпоскопию и/или биопсию.
Кровянистые выделения при выкидыше дифференцируют с таковыми при ановуляторном цикле, которые нередко наблюдают при задержке менструации. Отсутствуют симптомы беременности, тест на bсубъединицу ХГЧ отрицательный. При бимануальном исследовании матка нормальных размеров, не размягчена, шейка плотная, не цианотичная. В анамнезе могут быть аналогичные нарушения менструального цикла.
Дифференциальную диагностику также проводят с пузырным заносом и внематочной беременностью.
При пузырном заносе у 50% женщин могут быть характерные выделения в виде пузырьков; матка может быть больше срока предполагаемой беременности. Характерная картина при УЗИ.
При внематочной беременности женщины могут жаловаться на кровянистые выделения, билатеральные или генерализованные боли; нередки обморочные состояния (гиповолемия), чувство давления на прямую кишку или мочевой пузырь, тест на bХГЧ положительный. При бимануальном исследовании отмечается болезненность при движении за шейку матки. Матка меньших размеров, чем должна быть на сроке предполагаемой беременности.
Можно пропальпировать утолщенную маточную трубу, нередко выбухание сводов. При УЗИ в маточной трубе можно определить плодное яйцо, при её разрыве обнаружить скопление крови в брюшной полости. Для уточнения диагноза показаны пункция брюшной полости через задний свод влагалища или диагностическая лапароскопия.
Пример формулировки диагноза
Беременность 6 нед. Начавшийся выкидыш.
ЛЕЧЕНИЕ
ЦЕЛИ ЛЕЧЕНИЯ
Цель лечения угрозы прерывания беременности — расслабление матки, остановка кровотечения и пролонгирование беременности в случае наличия в матке жизнеспособного эмбриона или плода.
В США, странах Западной Европы угрожающий выкидыш до 12 нед не лечат, считая, что 80% таких выкидышей — «естественный отбор» (генетические дефекты, хромосомные абберации).
В РФ общепринята другая тактика ведения беременных с угрозой выкидыша. При этой патологии назначают постельный режим (физический и сексуальный покой), полноценную диету, гестагены, 
www.baby.ru
Замершая беременность: симптомы, профилактика, последствия

Замершая беременность — патология, причины которой пока до конца не изучены. Замершую беременность в медицине называют несостоявшимся абортом. Вероятность развития проблемы не зависит от возраста женщины, ее социального статуса и количества предыдущих беременностей. Причины патологии до сих пор не до конца изучены. По статистике, замершая беременность встречается у каждой 176-й женщины, планирующей стать матерью.
Что представляет собой патология?
Неразвивающаяся беременность – внутриутробная гибель плода, связанная с необратимыми процессами, протекающими в его тканях. У патологии нет ярко выраженных признаков, как, например, у выкидыша. По этой причине важно знать о первых признаках патологии, чтобы своевременно обратиться за помощью к врачу.
Важно! В гинекологии нередко встречается такое понятие, как пустое плодное яйцо. Состояние наблюдается тогда, когда яйцеклетка оплодотворяется и прикрепляется к эндометрию. Однако в самой клетке не содержится эмбриона.
Причины неразвивающейся беременности
Самая частая причина невынашивания ребенка – генные мутации. Именно они в 70% случаев являются причиной гибели эмбриона на сроке до 8 недель. Привести к генетическим сбоям в организме способны многочисленные факторы: хронические или наследственные заболевания, прием наркотиков, употребление алкоголя будущими родителями.
Важно! Во время беременности обязательно следует проходить скрининги, назначенные гинекологом и генетиком. Это исследование позволит обнаружить генные аномалии у ребенка на ранних сроках.
Вероятность несостоявшегося аборта возрастает, если будущая мама не может отказаться от вредных привычек: курения, нерационального питания, употребления спиртных напитков. Спровоцировать различные отклонения у плода способны медикаментозные средства, которые беременная принимает без согласия с врачом.
Поэтому в первом триместре сильнодействующие препараты назначают только в крайних случаях, например при тяжелых инфекционных заболеваниях. После 10 недель беременности формируется прочная плацента, которая защищает плод от внешнего негативного воздействия. В этом случае прием лекарств для него будет не столь опасен.
К другим причинам замершей беременности стоит отнести:
- Резус-конфликт матери и плода. Проблема особенно актуальна для женщин, перенесших многочисленные аборты. Постепенно в организме женщины накапливаются антитела к эмбриону, которые уменьшают вероятность успешного течения беременности.
- Тяжелые инфекционные и вирусные заболевания. Будущие мамы уязвимы перед болезнетворной флорой, поэтому быстро заражаются в период эпидемий. Некоторые заболевания (краснуха, ветрянка, корь) могут не только спровоцировать гибель эмбриона, но и стать причиной физических и умственных отклонений у ребенка в будущем. В таких случаях мама может согласиться на аборт или принять решение о рождении и воспитании особенного малыша.
- Гормональные сбои. Причиной невынашивания ребенка может стать недостаток пролактина или избыток тестостерона. Если до зачатия у женщины наблюдались нерегулярные менструации, об этом нужно обязательно поставить в известность гинеколога.
Факторы риска по развитию замершей беременности:
- старородящие женщины, возраст которых превышает 35 лет;
- многочисленные аборты в прошлом;
- наличие дефектов в строении матки;
- внематочные беременности, диагностированные ранее.
При наличии хотя бы одного фактора риска женщину ставят на особый контроль к гинекологу. В группу риска по аномальной беременности также входят женщины, которые отказываются наблюдаться у специалистов.
Важно! Каждая беременная женщина должна встать на учет к гинекологу на сроке 7–8 недель беременности.
Сроки возникновения замершей беременности

Проблема встречается на любом сроке беременности (даже за несколько дней до родоразрешения). Исследуя статистические данные, медики отметили несколько периодов, наиболее опасных для формирования плода:
- 3-я и 4-я недели с момента зачатия;
- 7–11-я неделя;
- 16–18-я неделя.
После 20-й недели случаи остановки развития ребенка немногочисленны. В подавляющем большинстве проблема встречается на сроке до 14 гестационных недель. Причина аномалии в первом триместре – генетические отклонения и гормональные сбои, во втором-третьем триместрах – инфекционные заболевания.
Симптомы патологии на ранних сроках
Замершую беременность женщина может не заметить сразу, особенно если она не проявляется клиническими признаками. Тем не менее состояние представляет угрозу для жизни женщины, так как разлагающийся плод отравляет организм и наносят вред репродуктивной системе. Однако при внимательном изучении своего состояния женщина может отметить следующие признаки, характерные для неразвивающейся беременности:
- Аномальные выделения. Организм женщины пытается самостоятельно избавиться от плода после его гибели. В течение 48 часов у нее могут наблюдаться беловатые выделения обычной консистенции. После этого в слизи появляются кровянистые прожилки. Постепенно кровотечение становится все более обильным.
- Изменение интенсивности токсикоза. После имплантации плодного яйца многие женщины ощущают у себя рвотные позывы. Они связаны с повышенным продуцированием ХГЧ. Если плод погибает, то выработка гормона прекращается. Через день женщина может почувствовать облегчение состояния. Через 4–6 дней после гибели плода признаки токсикоза исчезают вовсе. Не всегда данный симптом указывает на патологические процессы в организме. Интенсивность токсикоза может уменьшаться в результате физиологического привыкания женщины к плоду.
- Ухудшение общего самочувствия. Длительно разлагающийся в теле женщины эмбрион провоцирует интоксикацию организма. Вначале состояние напоминает простуду и сопровождается усталостью, упадком сил. Через две недели появляются более яркие признаки патологии: головокружение, тревожность, спазмы в животе, температура.
- Резкие изменения базальной температуры. У беременных женщин показатель находится на уровне, превышающем 37 градусов. После того как плод гибнет, отметка на термометре падает до 36,7 градусов, а в момент разложения эмбриона повышается до 37,5 градусов.
Читайте также:
Симптомы патологии на поздних сроках беременности
Со второго триместа к перечисленным симптомам замершей беременности присоединяются и другие проявления. Яркая клиническая картина проблемы связана с тем, что плод имеет крупные размеры.
К основным проявлениям неразвивающейся беременности во втором-третьем триместрах относят:
- отсутствие шевелений плода более 24 часов;
- тянущие боли в животе;
- подтекание вод с неприятным гнилостным запахом.
Отсутствие шевелений у плода может также сигнализировать о недостаточном поступлении к нему кислорода. Ситуация происходит при обвитии шеи или туловища ребенка пуповиной. Если женщина своевременно обратится к врачу, то малыша можно будет спасти от удушья.
Один из характерных признаков замирания беременности на поздних сроках – изменение размера груди. Если ЗБ возникла до 25-й недели, то грудь возвращается к прежним размерам уже через несколько дней. На более поздних сроках после гибели плода возможно выделение молозива из желез.
После гибели плода в размерах уменьшается не только грудь, но и живот. Это связано с тем, что после трагедии сокращается количество околоплодных вод. Перечисленные признаки будут наблюдаться у женщины через один-два дня после смерти плода. На поздних сроках беременности организм пытается избавиться от погибшего ребенка уже на 4–5-й день.
Диагностика замершей беременности
Обследование при замершей беременности включает в себя следующие виды процедур:
- визуальный осмотр гинеколога;
- УЗИ;
- забор крови на ХГЧ;
- измерение базальной температуры
Первые два способа считаются основными в выявлении признаков замершей беременности, остальные – вспомогательными.
Важно! Если до 7-й недели имеются подозрения на замершую беременность, то аборт откладывают до повторного ультразвукового исследования. Может случиться так, что аппарат не обнаружил жизненных функций эмбриона или врачом была допущена ошибка при расчетах сроков зачатия.
Признаки замершей беременности по УЗИ:
- ранний срок – неправильное расположение плодного яйца или его повреждение;
- поздний срок – отсутствие сердцебиения у плода и несоответствие его размеров сроку.
Данных УЗИ недостаточно для постановки окончательного диагноза – ЗБ. Из-за гормональных сбоев и психологических нагрузок у женщин задержка развития плода может составлять до четырех недель. В этом случае проводят повторное УЗИ через две недели. Если плод не увеличился в размерах, то это означает, что он мертв.
Лечение патологии

Популярный способ освобождения полости матки от мертвого плода – медикаментозный аборт. В России он проводится на сроке до 9 недель беременности, в странах Европы – до 12. Для терапии используются препараты мифепристон и мизопростол. Этот метод дает действенный результат, но имеет перечень противопоказаний:
- нарушение свертываемости крови;
- тяжелая анемия;
- почечная и печеночная недостаточность;
- внематочная беременность.
Если замершая беременность диагностирована на 13–22-й неделе, то прибегают к искусственной стимуляции родов посредством одного из методов:
- Интрамиальный. В плодный пузырь вводят 20-процентный раствор хлористого натрия при помощи тонкой иглы.
- Изолированный. Введение во влагалище мифепристона или мизопростола с пероральным приемом одного из препаратов.
Если вышеперечисленные способы удаления плода не принесли результатов или имеют противопоказания для проведения, то врачи прибегают к наложению груза на предлежащий отдел плодного пузыря.
В третьем триместре от умершего плода избавляются посредством искусственных родов. Выполнять кесарево сечение в этом случае запрещается, так как может произойти инфицирование крови. Женщина должна будет родить погибшего ребенка без наркоза в экстренном порядке.
После проведенного лечения женщине будет необходимо придерживаться следующих правил:
- Принимать гормональные препараты для скорейшего восстановления эндометрия.
- Пить антибиотики для предупреждения инфицирования эндометрия. Назначаются препараты группы макролидов или цефалоспоринов.
- Проходить физиотерапевтические процедуры, направленные на регенерацию поврежденных тканей матки.
- Принимать препараты для укрепления иммунной системы.
Еще один способ удаления плодного яйца – выскабливание. При сроке до 12 недель допустима вакуумная аспирация матки. Стандартная процедура выскабливания проводится только в крайних случаях, так как она может привести к необратимым повреждениям эпителия.
Показания к проведению традиционного выскабливания:
- неэффективность медикаментозной терапии;
- очищение матки от остатков плода после неполного выкидыша.
Выскабливание назначается женщинам после УЗИ, анализа крови и электрокардиограммы. Обязательна предварительная консультация с врачом, который будет выполнять анестезию.
Ход проведения процедуры выскабливания:
- Внутривенно женщине вводится наркоз, который начинает действовать в течение нескольких секунд.
- Половые органы обрабатываются антисептическими средствами.
- Врач с помощью зеркала фиксирует шейку матки щипцами и расширяет цервикальный канал.
- Процедура очищения выполняется кюреткой, оснащенной петлей на конце. С помощью нее выскабливаются все слизистые оболочки шеечного канала и матки.
- После выскабливания в полость матки вводят препараты, стимулирующие сокращение. Обработанная зона обеззараживается йодовым раствором.
После окончания операции все фиксирующие гинекологические инструменты удаляются. На живот женщине кладут холод, который способствует сужению мелких сосудов и приводит матку в тонус. Менструальный цикл у женщины должен восстановиться спустя 6–7 недель после выскабливания. Операцию разрешено проводить до второго триместра (реже на более поздних сроках).
Читайте также:
Последствия замершей беременности
Прерывание беременности – стресс для женского организма, независимо от выбранного способа лечения впоследствии. Восстановиться после операции полностью можно будет только спустя 6 месяцев. На протяжении этого времени женщине нужно будет пить гормональные средства.
Осложнения после замершей беременности:
- Психологическая травма, связанная со страхом неудачного течения следующих беременностей или невозможностью зачатия ребенка.
- Бесплодие. Чтобы предупредить развитие осложнения, необходимо соблюдать рекомендации врача и регулярно обследоваться у гинеколога. Симптомы для неотложного визита к гинекологу – повышение температуры, сильные влагалищные кровотечения.
- Воспалительные заболевания полости матки. Осложнение часто развивается после традиционного выскабливания. Во время операции удаляются слизистые оболочки детородного органа, что делает его более уязвимым перед болезнетворной флорой.
- Спаечные процессы. Воспаление матки приводит к тому, что отдельные ее участки склеиваются между собой. Деформация полости органа в дальнейшем становится причиной бесплодия.
Профилактика неразвивающейся беременности

Каждая пара, планирующая ребенка, должна предварительно пройти комплекс исследований, который включает в себя анализ крови на инфекции, УЗИ органов малого таза, генетические тесты. Рекомендуется воздержаться от зачатия в том случае, если менее 6 месяцев назад один из партнеров переболел краснухой, ветряной оспой или тяжелой формой гриппа.
К другим мероприятиям, направленным на профилактику замершей беременности, относят:
- выполнение профилактических прививок;
- посещение генетика;
- нормализацию гормонального фона;
- ведение здорового образа жизни;
- воздержание от перелетов в первые месяцы с момента зачатия.
При правильном планировании вероятность успешного течения беременности составляет около 90%. Это относится и к тем случаям, когда женщина перенесла неудачные попытки выносить ребенка в прошлом. Важно не игнорировать визиты к многопрофильным специалистам, которые составят грамотный план лечения после замершей беременности.
Читайте также:
Фото: Depositphotos
www.baby.ru
Последствия замершей беременности — чего ожидать от недуга
Беременность женщины — радостное событие в семье, особенно когда она желанная. Но в ряде случаев возникают непоправимые проблемы. В число самых нежелательных вариантов входит замершая беременность (ЗБ). Чем опасна замершая беременность и каковы её последствия для организма?

Чем опасна замершая беременность
Представленное состояние характеризуется тем, что плод в теле матери перестает развиваться и гибнет. Такие случаи чаще отмечаются на ранних сроках вынашивания. При этом, как правило, требуется оперативное вмешательство для избавления от погибшего тела.
Иногда зародыш подвергается безгнилостному разложению и даже превращается в мумию из солей кальция. В таком положении он способен прибывать в теле мамы долгие месяцы и годы. Но такие случаи отмечаются редко.
На ранних сроках беременности, в первом триместре, замирание иногда проходит бессимптомно. Женщина ничего не почувствует. На более поздних сроках возникают боли, напоминающие схватки, мажущие кровяные выделения. При этом прекращается токсикоз, перестает ощущаться набухание молочных желез. Температура тела обычно повышена, а базальная – наоборот понижена.
На сроке свыше 12 недель гибель эмбриона относят к неразвивающейся беременности на поздних сроках. С 22 недели смертность плода считают антенатальной.
Обычно беременная женщина чутко прислушивается к своему организму и при замирании плода, сразу это ощущает и начинает переживать. Для того чтобы точно быть уверенной в происшедшем, необходимо сделать УЗИ плода, обратиться к своему гинекологу и сдать кровь на анализ ХГЧ.
Патология может проявиться на любом сроке. Иногда эмбрион погибает даже за пару дней до родов. Возраст матери особого значения не имеет, но чаще всего с проблемой встречаются дамы после 40 лет. Опасность в первую очередь заключается в том, что организм самостоятельно не может избавиться от плода. В итоге может развиться заражение, воспалиться матка. Иногда отмечается сильнейшее кровотечение, нарушение свертываемости крови.
Не лишним будет сказать и о получении психологической травмы. При этом, чем больше был срок беременности, тем более сильным будет стресс. В данном случае следует как можно скорее обратиться к психологу.
Комментарий специалиста в этом видео:
Что делать, если подтвердился диагноз
На ранних сроках есть шанс медикаментозным путем вызвать выкидыш. На поздних сроках женщины подвергаются оперативному выскабливанию. Возможно и выполнение мини-аборта. Это вакуумная аспирация. После процедуры необходимо обязательно сделать повторное УЗИ и проверить, чтобы ничего не осталось.
Также важно понять, почему появилась проблема со здоровьем.
Для этого следует установить причину остановки развития зародыша:
- В основном замирание плода происходит из-за генетического недоразвития. Организм матери сам понимает, что формирование плода идет с отклонениями и реагирует на это попыткой избавиться от него.
- Если женщина в больших количествах употребляет алкоголь или наркотики, то риск появления проблемы значительно повышается, особенно на ранних стадиях.
- Инфекционные заболевания, такие как ветряная оспа, краснуха, грипп, могут вызвать аномальное развитие плода и замирание его.
- Такие заболевания, как сахарный диабет, сифилис, гонорея, микоплазмоз и многие другие, тоже приводят к остановке развития.
- Недостаточная выработка организмом женщины гормонов (прогестерона и эстрогена).
- Иногда организм женщины реагирует на зародыш, как на инородное тело в полости. Иммунная система начинает усиленно реагировать и стараться избавиться от него. Тогда происходит прерывание беременности.
- В том случае, если женщина работает на вредном производстве, поднимает тяжести, имеет возраст старше 25 лет.
- Регулярное пребывание беременной в стрессовом состоянии.
- Опасность остановки развития плода есть у женщин, перенесших внематочную беременность или сделавших много абортов.
- Есть случаи, когда обнаруживаются аномалии в развитии матки, полипах и миомах слоя эндометрия.
- Наследственная болезнь тромбофилия, при которой отмечается плохая свертываемость крови.
Поставить диагноз и выявить причину появления болезни способен только специалист! При малейших подозрениях на замирание плода следует обратиться к нему, чтобы своевременно начать лечение.
Возможные последствия замершей беременности
Тяжелых последствий, как правило, не наблюдается. Однако, если ЗБ не первая, вероятность их возникновения повышается. Таких пациенток отмечается всего 5%.
Наиболее распространенные осложнения:
- Сильная депрессия – лечат таблетками и через посещение психолога.
- Мумифицирование плода. Его удаляют после родов. Моральное состояние матери в такой ситуации тяжелое.
- Внутренние инфекции. Токсины, образующиеся в эмбрионе, попадают в кровь матери. В итоге возникает сепсис, нарушается свертываемость крови.
- Литопедион – кальцификация плода. Окаменевший эмбрион остается в организме матери, не принося ей дискомфорта.

Какие последствия возникают без хирургической чистки и после нее? Рассмотрим представленные случаи подробно.
Без хирургической чистки
Если плод замер на раннем сроке, хирургическое вмешательство не выполняется. Матка сама отторгает останки. Если же организм самостоятельно не справляется, проблему решают такими методами, как медикаментозные аборты. Пациентке дают специальные препараты, которые стимулируют матку.
Из негативных последствий медикаментозного аборта наиболее опасны: сбой менструационного цикла и гормонального фона. Перед приемом лекарственных средств следует обязательно проконсультироваться с гинекологом.
Врачи все чаще выбирают тактику выжидания при появлении рассмотренной проблемы, в том случае, если пациентка чувствует себя неплохо. В этом случае раз в неделю женщине назначают УЗИ.
Примерно через 14 дней матка самостоятельно отторгает эмбрион:
- у 50% пациенток с анэмбрионией;
- у ¾ женщин, которые перенесли неполный выкидыш;
- у 1/3 тех, чья беременность регрессировала.
При появлении боли внизу живота, кровотечении и повышении температуры тела следует сразу обратиться за помощью врачей. Скорее всего, потребуется оперативное вмешательство.
После хирургической чистки
Выскабливание для устранения плода при ЗБ не относится к сложным операциям. Однако в ряде случаев после нее появляются некоторые осложнения. Выполняется процедура под общим наркозом. Суть ее заключается в том, что из организма после диагностики ликвидируется верхний слой слизистой и плодное яйцо. В основном ее проводят с 5 по 12 неделю. Но и на более поздних сроках выполняется чистка.
Длится хирургическое вмешательство порядка получаса. Потом пациентку отводят в палату и наблюдают за ней еще 2 часа. Если она чувствует себя хорошо, ее сразу отпускают домой.
Менструация после процедуры задерживается в течение 2 месяцев. Если она не началась по прошествии указанного срока, это указывает гормональный сбой. Следует посетить медицинское учреждение.
Появление выделений и боли
После выскабливания слизистая матки остается раной. Именно поэтому в первые несколько дней могут появляться кровавые выделения, похожие на менструационные. Это считается нормой.
Появление коричневых выделений должно вас насторожить. Они могут просигнализировать о присутствующем воспалении. Если при этом еще поднялась температура, следует незамедлительно отправиться в медицинский центр.
Желтые выделения также сигнализируют о воспалении. Что касается боли в животе – это нормальная реакция организма на выскабливание.
Если отмечается одна боль без выделений, это указывает на осложнения. Неприятные ощущения в груди можно объяснить гормональным срывом. Для коррекции специалист назначает оральные контрацептивы.
В ряде случаев в стенке матки возникает сквозной дефект. Также бывает, что зачищают полость не в полной мере, так как операция осуществляется вслепую. В результате возникают: воспаления, провоцирующие боль, повышение температуры, плохая сокращаемость органа. Из-за воспаления часто развиваются спаечные процессы. В итоге полость деформируется, а это чревато бесплодием. Если устранить спайки, образуются рубцы.
Период восстановления
После потери ребенка следует сдать все анализы, пройти медицинское обследование. Также важно определить групповую совместимость партнеров. Если анализы не показывают наличие какого-либо заболевания, будут назначены профилактические меры. Также важно будет отказаться от всех вредных привычек на период в 6 месяцев. А чтобы не возникло неожиданного зачатия, следует использовать контрацептивы.

Многим женщинам после ЗБ требуется помощь психолога. Специалист может порекомендовать им пообщаться с семьями, где случилась такая же ситуация. Также важно поменять обстановку, получить заряд положительных эмоций. Хорошо, если близкие люди будут поддерживать женщину. А она сама должна избегать стрессов и конфликтов.
Важно! Сразу после первых месячных стремиться забеременеть не следует! Матке нужно время, чтобы нормально восстановиться.
В восстановительный период рекомендуется пить витамины, чаще бывать на свежем воздухе. Пищу нужно употреблять здоровую – углеводы и белки. Питаться правильно должна не только женщина, но и ее партнер.
Как подготовиться к следующей беременности
Тактика подготовки должна быть следующей. При планировании беременности нужно провериться на наличие инфекционных заболеваний. Если они есть – пролечить. При этом необходимо знать, болела ли женщина краснухой. Если не болела, то лучше за 3 месяца до зачатия сделать профилактическую прививку.
Также важно не употреблять алкогольные напитки, не подвергаться стрессам. Если предыдущая беременность была замершей или внематочной, то необходимо подождать со вторичным зачатием минимум полгода, а лучше год. Если зачать ребенка не получается, в данном случае можно попробовать эко.
Для восстановления организма рекомендуется использовать и специальные травы.
Лечение народными средствами осуществляется комплексно:
- Сначала следует принимать сбор из мелиссы, листьев малины, чабреца, почек березы и можжевельника.
- Потом осуществляется прием вытяжки туи, бедренца-камнеломки и лютиковой ветреницы.
- Для выравнивания слизистой оболочки матки назначают отвар из семени подорожника.
- Если есть предрасположенность к образованию тромбов, нужно употреблять вытяжку донника и каштана.
- Для укрепления мышц матки применяют вытяжку маточной гвоздики, отзывы об использовании которой преимущественно положительные. В период менструации следует делать перерывы. Курс приема составляет 3 месяца.
Если удаление плода было выполнено при помощи медикаментозного аборта или способом вакуум-аспирации, начать интимные отношения можно уже спустя 14 суток. После выскабливания не заниматься сексом следует хотя бы месяц. В противном случае он будет сопровождаться сильной болью.
Заключение
Итак, во время беременности при отрицательном резусе и не только может случиться самое страшное. Если плод перестает развиваться в утробе, следует извлечь его. Тогда в дальнейшем женщина сможет еще не раз стать матерью, если будет соблюдать советы гинеколога и вести правильный здоровый образ жизни.
Зачать ребенка после неудачной попытки и родить его здоровым способны порядка 90% женщин. Одна замершая беременность – это случайность. Если неудачи повторяются вновь и вновь, обследование должно быть полным, а лечение – серьезным.
azbukarodov.ru
Замершая беременность — замершая беременность причины — запись пользователя Valentyna (id1338005) в сообществе Зачатие в категории ЗБ, ВБ, В и БХБ (и планирование после них)
как устранить беременность на ранних срокахСлучаются ситуации, которые можно предвидеть, однако очень сложно изменить. К таким ситуациям относится замершая беременность, состояние, когда ребенок по определенному ряду причин перестает развиваться и погибает в утробе матери. В большинстве случаев потери неожиданны, поскольку происходят, в основном, на фоне нормально протекающей беременности. В зависимости от срока, на котором произошел сбой
- замершая беременность может быть ранней, до 20 недели
- промежуточной - от 20 до 27 недели
- и поздней,после 28 недели
Замершая беременность причины
Почти в 40% случаев, несмотря на тщательное исследование, причины возникновения замершей беременности классифицируются как необъяснимые. Тем не менее, можно объединить некоторые факторы риска, касающихся как мамы, так и ребенка, которые отвечают за возникновение патологии.
1. Хромосомные аномалии, наиболее распространенная причина замершей беременности на ранних сроках. По оценкам специалистов не менее 70% детей погибших до 20 недели беременности являются носителями одного или нескольких врожденных дефектов
2. Гормональные нарушения. Неблагоприятный гормональный фон, включающий недостаток прогестерона и увеличенное количество мужских гормонов также способствует гибели плода на ранних сроках. В этом случае наш организм воспринимает беременность как враждебный объект, избавляясь от нее, как от потенциальной угрозы
3. Бактериальные, а также вирусные инфекции, влияющие на развитие плода и плаценты, относятся к категории причин вызывающих ЗБ в период с 24 по 27 недели. К ним относятся как инфекционные заболевания половой сферы или мочевыводящих путей, банальный ОРВИ, проходящий на фоне пониженного иммунитета с большим количеством осложнений, так и цетамегаловирус или токсоплазмоз.
4. Проблемы плаценты, причины беременности, заканчивающейся остановкой в развитии плода. в результате которых он не получает адекватное количество питательных веществ и кислорода, а женский организм достаточное количество гормонов.
5. Отставание в развитие ребенка, что служит основной причиной асфиксии плода на ранних сроках беременности.
6. Серьезные нарушения здоровья беременной женщины, в числе которых ожирение и сахарный диабет
7. Неправильный образ жизни, включающий употребление алкоголя, наркотиков и курение.
8. Существуют также другие причины замершей беременности ранних сроках, которые могут быть связанны с травмами, отравлениями и неблагоприятным социальным фоном.
Замершая беременность на раннем сроке
Большинство случаев замершей беременности приходятся на ранние сроки. К наиболее опасным периодам следует отнести 8, 14, а также 20 недели беременности.
Замершая беременность признаки
В течение первых четырех месяцев беременности симптомов мало и они достаточно субъективны. Как правило, бесследно пропадают признаки беременности, такие как тошнота, утренние недомогания и сонливость. Нормализуется аппетит, исчезает напряжение в груди, перестает увеличиваться в размере матка. В большинстве случаев понижается базальная температура. Среди диагностических тестов, с помощью которых выявляется замершая беременность на раннем сроке:
- ультразвук, на котором определяется отсутствие движений и сердечных сокращений, а также не соответствие биометрических размеров плода сроку беременности
- гормональные тесты (пониженное количество ХГЧ, пониженное содержание эстрогена в моче, менее 7мг)
- вагинальная цитология, а также КГТ
Одним из характерных симптомов на поздних сроках беременности - отсутствие шевеления плода. Следует отметить, что иногда замершая беременность может протекать и вовсе бессимптомно.
Какой способ лечения замершей беременности
К сожалению сразу же после гибели плода начинаются дегенеративные изменения в плаценте. Как правило, в 75% случаях в течение первых двух недель происходит самопроизвольный выкидыш или роды, в зависимости от срока, однако акушеры предпочитают искусственное стимулирование родовой деятельности во избежание нарушений свертываемости крови у матери, а также массивного инфекционного заражения организма.
Можно ли избежать замершей беременности
Полностью исключить опасность возникновения замершей беременности, к сожалению невозможно, однако адекватный мониторинг плода, планирование беременности значительно снизят вероятность такого рода осложнений. Подсчет движений плода увеличит шансы своевременного медицинского вмешательства. Как правило, в течение двух часов ребенок должен совершить не менее 10 движений. Мама может подсчитывать пинки ребенка в течение суток, учитывая тот факт, что, по мнению специалистов, на сон ребенку отводится от 20 минут до часа.
Беременность после замершей беременности
Замершая беременность, хоть и психологически тяжелый фактор, не исключает нормального течения последующих беременностей. Вам потребуется как минимум 6 недельный восстановительный период, после которого имеет смысл посетить врача, чтобы уточнить причины замершей беременности, на основании тщательного исследования плода, плаценты и пуповины. Чтобы избежать повторения необходимо будет устранить риски возникновения замершей беременности, пройти необходимый курс лечения, в зависимости от выявленных аномалий. И обязательно восстановить психический фон, чтобы повышенная мнительность и депрессия новую беременность после замершей беременности. Все в обязательном порядке будет нормально, если беременность тщательно планируется и проходить под постоянным наблюдением врача.
www.babyblog.ru
Почему замирает ребенок на поздних сроках. Причины замершей беременности на ранних сроках и ее последствия.
Такое явление, как замершая беременность, может наблюдаться у женщин любого возраста. Возникновению данной патологии способствует стечение многих факторов и обстоятельств. Для предотвращения замирания плода необходимо строго следовать рекомендациям и советам наблюдающего вас врача-гинеколога, а также тщательно заботиться о собственном здоровье еще на стадии планирования рождения ребенка.
К счастью, данная патология встречается у женщин достаточно редко: из 176 нормально развивающихся беременностей одна — замершая беременность. Под замершей беременностью понимают патологию развития беременности, при которой происходит прекращение развития и роста плода, в результате чего он гибнет. Данное явление встречается на всех сроках беременности, но наиболее часто в первые три месяца беременности (до 13 недель). Замершая беременность может спровоцировать возникновение воспалительных процессов в женском организме, а также привести к другим нежелательным последствиям. В частности, она представляет некоторую угрозу для будущего потомства. Симптомы замершей беременности могут наблюдаться на ранних и поздних сроках вынашивания плода, при этом признаки во втором триместре будут отличаться от таковых на ранних сроках.
Как определить замершую беременность вовремя?
Как правило, симптомы замирания плода очень точные, а врачебная диагностика вообще не вызывает сложностей. Самым главным признаком прекращения роста и развития эмбриона является исчезновение признаков развивающейся беременности. При появлении первых подозрений необходимо обратиться к врачу, который по результатам ультразвукового исследования выявит наличие или отсутствие симптомов замершего эмбриона.
На сегодняшний день врачами вычислены сроки развития плода, на которых риск его замирания очень высок: первые 3-4 недели, с 8 по 11 недели и с 16 по 18 недели беременности. Особенно велика вероятность развития замершей беременности на восьмой неделе, когда наблюдаются изменения в организме матери и происходит закладка важнейших органов будущего ребенка.
Причины замершей беременности.
Спровоцировать подобное явление может что угодно, начиная с нарушения гормонального фона матери и генетических нарушений у плода, и заканчивая острыми инфекционными заболеваниями и вредными привычками. Наиболее частыми причинами замершей беременности являются употребление женщиной спиртного в больших количествах, наркотиков и сигарет, а также такие заболевания, как герпес , хламидиоз , токсоплазмоз и т.д. Конечно, если женщина действительно хочет иметь здорового малыша, то она устранить все эти опасные факторы еще на ранних сроках вынашивания ребенка.
Генетические аномалии развития эмбриона являются наиболее распространённым фактором, провоцирующим замирание плода (70% случаев) на сроке до восьми недель. В данном случае изначально «больному» плоду сама природа не дает жизни. В дальнейшем, если оба родителя абсолютно здоровы, очень высока вероятность того, что данная ситуация больше не повторится. Если же вторая, третья и последующие беременности подряд заканчиваются замиранием эмбриона, это свидетельствует о вине генетических факторов.
Гормональные нарушения в организме женщине также часто провоцируют развитие замершей беременности. В основном это обусловлено недостатком в женском организме прогестерона или гормона беременности, без которого не может произойти удачного прикрепления эмбриона к матке.
Гиперандрогения также является одной из причин замирания плода. Примерно у двадцати процентов женщин во время вынашивания ребенка повышается уровень мужских половых гормонов (андрогенов), в результате чего у женщины начинают формироваться мужские черты (излишняя растительность, изменение свойств кожи, голоса, телосложения и т.п.). Поэтому если ранее имели место замершая беременность, выкидыш, частые задержки менструации и оволосение по типу мужчин, важно перед планированием беременности сдать анализы на определение гормонального статуса и в случае необходимости пройти курс лечения, тем самым вы предотвратите или существенно снизите вероятность возникновения замирания плода в дальнейшем.
Различные инфекции могут вызвать замирание плода не только на ранних, но и на более поздних сроках вынашивания плода (около 30% случаев). Во время вынашивания ребенка иммунитет женщины полностью угнетается, ведь тогда бы о
detnadzor.ru

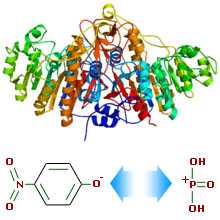 Структура молекулы щелочной фосфатазы и механизм её действия на премере p-нитрофенил-фосфата
Структура молекулы щелочной фосфатазы и механизм её действия на премере p-нитрофенил-фосфата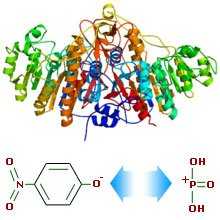
 Мазь от лишая у человека считается наиболее эффективным медицинским препаратом, предназначенным для борьбы с возбудителями болезни.
Мазь от лишая у человека считается наиболее эффективным медицинским препаратом, предназначенным для борьбы с возбудителями болезни.














 В большинстве случаев цинковая мазь известна как антисептическое, противовирусное, подсушивающее и ранозаживляющее средство при лишаях и болезнях эпидермиса. Мазь изготовлена на основе диоксида цинка с добавлением вазелина, последний смягчает огрубелости в месте поражения.
В большинстве случаев цинковая мазь известна как антисептическое, противовирусное, подсушивающее и ранозаживляющее средство при лишаях и болезнях эпидермиса. Мазь изготовлена на основе диоксида цинка с добавлением вазелина, последний смягчает огрубелости в месте поражения. Ям принято считать ветеринарным препаратом от лишая, но человек может заразиться этим недугом от домашнего питомца, поэтому лечение подходит как для животного, так и для человека, ведь возбудитель один.
Ям принято считать ветеринарным препаратом от лишая, но человек может заразиться этим недугом от домашнего питомца, поэтому лечение подходит как для животного, так и для человека, ведь возбудитель один. В его состав одновременно входит два средства, которые успешно борются с грибковыми лишаями — кетоконазол и пиритион цинка. Специалисты отмечают, что после лечения Кето Плюс наблюдается стойкая ремиссия недуга.
В его состав одновременно входит два средства, которые успешно борются с грибковыми лишаями — кетоконазол и пиритион цинка. Специалисты отмечают, что после лечения Кето Плюс наблюдается стойкая ремиссия недуга.





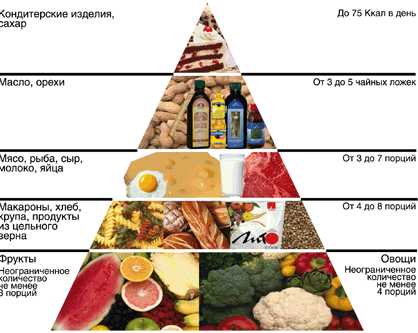
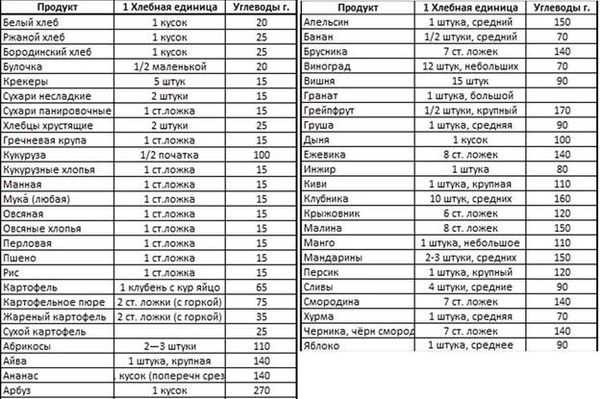
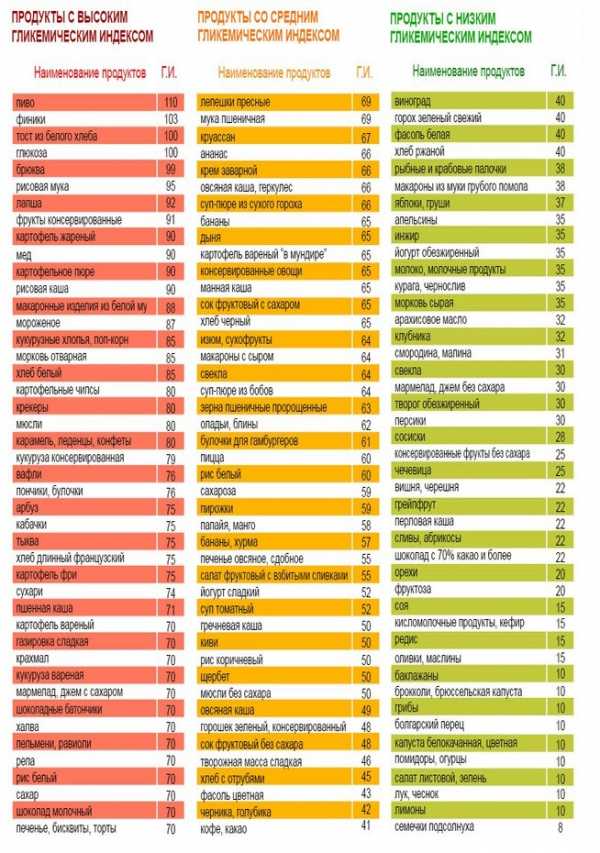
 Сахарный диабет. Питание при сахарном диабете.
Сахарный диабет. Питание при сахарном диабете.





















 Young beautiful woman with a mask for the face of the therapeutic black mud
Young beautiful woman with a mask for the face of the therapeutic black mud Использования профессиональной косметики для ухода за лицом помогает сохранить вашу кожу красивой, но чаще всего такая косметика обходится очень дорого. Но не стоит расстраиваться, ведь дома можно сделать очищающую маску для лица в домашних условиях.
Использования профессиональной косметики для ухода за лицом помогает сохранить вашу кожу красивой, но чаще всего такая косметика обходится очень дорого. Но не стоит расстраиваться, ведь дома можно сделать очищающую маску для лица в домашних условиях. Мёд, как естественный антиоксидант способствует питанию кожи и предотвращает старение. Попробуйте: 2 чайных ложки мёда и 1 чайную ложку свежего лимона растереть руками и нанести небольшим слоем на лицо и шею. Оставь смесь до тех пор, пока она не высохнет, затем смыть тёплой водой.
Мёд, как естественный антиоксидант способствует питанию кожи и предотвращает старение. Попробуйте: 2 чайных ложки мёда и 1 чайную ложку свежего лимона растереть руками и нанести небольшим слоем на лицо и шею. Оставь смесь до тех пор, пока она не высохнет, затем смыть тёплой водой.

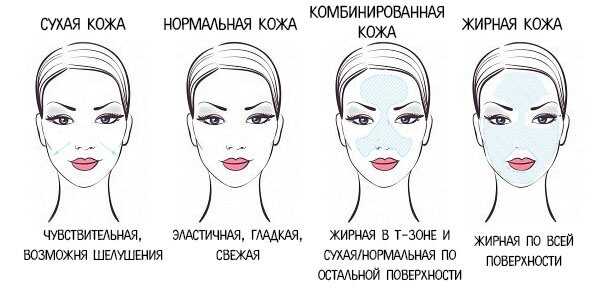


 Механизм действия на эпидермис таков:
Механизм действия на эпидермис таков: Сильнодействующее средство. Разведите 20 г свежих дрожжей водой, влейте чайную ложку клюквенного сока. Не держите состав дольше, чем 10 минут. Обязателен питательный крем.
Сильнодействующее средство. Разведите 20 г свежих дрожжей водой, влейте чайную ложку клюквенного сока. Не держите состав дольше, чем 10 минут. Обязателен питательный крем. Вытягивает излишний жир, активно очищает поры, отлично подтягивает, улучшает контуры лица. Не забывайте смазывать область вокруг глаз растительным маслом или питательным кремом.
Вытягивает излишний жир, активно очищает поры, отлично подтягивает, улучшает контуры лица. Не забывайте смазывать область вокруг глаз растительным маслом или питательным кремом. Хорошо вымойте щёткой домашнее куриное яйцо, сварите, очистите. Возьмите скорлупу, измельчите в кофемолке до состояния пыли. Соедините 1/2 ч. л. скорлупы со столовой ложкой домашнего творожка, разведите молоком.
Хорошо вымойте щёткой домашнее куриное яйцо, сварите, очистите. Возьмите скорлупу, измельчите в кофемолке до состояния пыли. Соедините 1/2 ч. л. скорлупы со столовой ложкой домашнего творожка, разведите молоком. Ароматная смесь из кофейной гущи и качественного мёда мягко очистит поры, подарит бархатистость нежным кожным покровам. Маска-скраб готовится из компонентов, взятых в равном количестве.
Ароматная смесь из кофейной гущи и качественного мёда мягко очистит поры, подарит бархатистость нежным кожным покровам. Маска-скраб готовится из компонентов, взятых в равном количестве. Чтобы кожа была в идеальном состоянии, ей нужен постоянный и тщательный уход. Важным его этапом является очищение эпидермиса. Кроме простого умывания, ежедневно рекомендуется использовать всевозможные косметические средства: тоники, гели, пенки и скрабы. А также хорошо помогает очищающая маска для лица в домашних условиях.
Чтобы кожа была в идеальном состоянии, ей нужен постоянный и тщательный уход. Важным его этапом является очищение эпидермиса. Кроме простого умывания, ежедневно рекомендуется использовать всевозможные косметические средства: тоники, гели, пенки и скрабы. А также хорошо помогает очищающая маска для лица в домашних условиях. Маски для очищения лица удаляют пыль, сальные выделения и грязь с кожных покровов. Помимо этого, они оказывают и другое воздействие, в зависимости от ингредиентов, входящих в их состав. При выборе рецепта необходимо учитывать, что сухой эпидермис нуждается в увлажнении, а жирный — в сбалансированном уходе и глубокой очистке пор.
Маски для очищения лица удаляют пыль, сальные выделения и грязь с кожных покровов. Помимо этого, они оказывают и другое воздействие, в зависимости от ингредиентов, входящих в их состав. При выборе рецепта необходимо учитывать, что сухой эпидермис нуждается в увлажнении, а жирный — в сбалансированном уходе и глубокой очистке пор.
 Чтобы приготовить травяную домашнюю маску для очищения лица необходимо измельчить по 1 чайной ложке шалфея, тысячелистника, ромашки, мать-и-мачехи, календулы, зверобоя, хвоща и залить смесь 0,5 л кипятка. По истечении четверти часа настой надо процедить, а затем хорошо смочить им марлю с отверстиями для губ и глаз и положить на лицо.
Чтобы приготовить травяную домашнюю маску для очищения лица необходимо измельчить по 1 чайной ложке шалфея, тысячелистника, ромашки, мать-и-мачехи, календулы, зверобоя, хвоща и залить смесь 0,5 л кипятка. По истечении четверти часа настой надо процедить, а затем хорошо смочить им марлю с отверстиями для губ и глаз и положить на лицо.






 Что делать при высоком давлении и низком пульсе?
Что делать при высоком давлении и низком пульсе?










 Низкий пульс при высоком давлении может быть признаком поражения сердечной мышцы
Низкий пульс при высоком давлении может быть признаком поражения сердечной мышцы Лучшее средство для поднятия пульса у здорового человека – физическая нагрузка
Лучшее средство для поднятия пульса у здорового человека – физическая нагрузка
 Пульс считают низким, если его частота составляет меньше 60 ударов в минуту. Если показатель падает до 40-50 ударов — немедленно вызывайте скорую помощь. Существует большой риск, что у больного инфаркт или внутреннее кровоизлияние.
Пульс считают низким, если его частота составляет меньше 60 ударов в минуту. Если показатель падает до 40-50 ударов — немедленно вызывайте скорую помощь. Существует большой риск, что у больного инфаркт или внутреннее кровоизлияние. отравление и обезвоживание организма;
отравление и обезвоживание организма;
 Увеличить частоту сердечных сокращений можно с помощью некоторых лекарств. Их вы можете принимать при необходимости даже в домашних условиях. Самый быстрый эффект отмечается от Алупента, Беллоида, Кордарона и Эуфиллина. Улучшить самочувствие пациента, а также быстро нормализовать сердечный ритм помогут аптечные настойки элеутерококка, валерианы, лимонника и эхинацеи.
Увеличить частоту сердечных сокращений можно с помощью некоторых лекарств. Их вы можете принимать при необходимости даже в домашних условиях. Самый быстрый эффект отмечается от Алупента, Беллоида, Кордарона и Эуфиллина. Улучшить самочувствие пациента, а также быстро нормализовать сердечный ритм помогут аптечные настойки элеутерококка, валерианы, лимонника и эхинацеи.
 Чтобы вовсе избежать проблем с сердцем необходимо отказаться от жареной пищи, соли, копченостей, сдобы, животных жиров, а также полуфабрикатов. Эта пища ухудшает состояние сосудов, а также нарушает работу главной мышцы организма. Отдавайте свое предпочтение продуктам содержащим калий и магний.
Чтобы вовсе избежать проблем с сердцем необходимо отказаться от жареной пищи, соли, копченостей, сдобы, животных жиров, а также полуфабрикатов. Эта пища ухудшает состояние сосудов, а также нарушает работу главной мышцы организма. Отдавайте свое предпочтение продуктам содержащим калий и магний.














 Миокардиодистрофия: что это такое? Подобная патология – это всегда проявление другого заболевания. Сердечная мышца подвергается патологическим изменениям, которые не имеют воспалительного характера. Подобная аномалия отмечается у людей разных возрастных категорий: страдают от нее и младенцы, и старики. Но чаще поражение миокарда наблюдается у пожилых пациентов. Нарушения в работе сердечной мышцы хорошо поддаются лечению, что позволяет человеку на начальной стадии болезни без проблем восстановить прежний уровень жизни.
Миокардиодистрофия: что это такое? Подобная патология – это всегда проявление другого заболевания. Сердечная мышца подвергается патологическим изменениям, которые не имеют воспалительного характера. Подобная аномалия отмечается у людей разных возрастных категорий: страдают от нее и младенцы, и старики. Но чаще поражение миокарда наблюдается у пожилых пациентов. Нарушения в работе сердечной мышцы хорошо поддаются лечению, что позволяет человеку на начальной стадии болезни без проблем восстановить прежний уровень жизни. Изменения, ведущие к дистрофии миокарда, происходят по разным причинам. Они составляют основу классификации главных видов миокардиодистрофии.
Изменения, ведущие к дистрофии миокарда, происходят по разным причинам. Они составляют основу классификации главных видов миокардиодистрофии.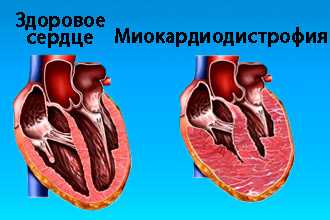 Анемическая разновидность дистрофии связана с проявлением малокровия, сильного кровотечения, дефицитом железа у беременных, гипоксией всего организма. У больного отмечаются сбивчивый ритм сердца, ускорение сердцебиения, отекают ноги, в груди возникает ноющая боль, беспокоит одышка, кожа бледнеет.
Анемическая разновидность дистрофии связана с проявлением малокровия, сильного кровотечения, дефицитом железа у беременных, гипоксией всего организма. У больного отмечаются сбивчивый ритм сердца, ускорение сердцебиения, отекают ноги, в груди возникает ноющая боль, беспокоит одышка, кожа бледнеет. Боли в сердце или за грудиной различной интенсивности, длительности и характера. Обычно возникают после физического напряжения. Могут распространяться на левую часть туловища. «Нитроглицерин» не снимает болевой синдром.
Боли в сердце или за грудиной различной интенсивности, длительности и характера. Обычно возникают после физического напряжения. Могут распространяться на левую часть туловища. «Нитроглицерин» не снимает болевой синдром. Лечебный процесс включает в себя медикаментозное лечение, оптимизацию режима дня и диетическое питание. Лечение дистрофии миокарда пациент может проходить дома, принимая назначенные препараты. Терапевтическое воздействие ведется в таких направлениях:
Лечебный процесс включает в себя медикаментозное лечение, оптимизацию режима дня и диетическое питание. Лечение дистрофии миокарда пациент может проходить дома, принимая назначенные препараты. Терапевтическое воздействие ведется в таких направлениях:

 Симптомы миокардиодистрофии могут быть скрыты признаками основного заболевания, которое привело к данной патологии. Выделяют следующие симптомы:
Симптомы миокардиодистрофии могут быть скрыты признаками основного заболевания, которое привело к данной патологии. Выделяют следующие симптомы:
 Специалисты выделяют несколько видов гайморита, каждый из которых вызывает появление определенной симптоматики:
Специалисты выделяют несколько видов гайморита, каждый из которых вызывает появление определенной симптоматики:



 Строение носа человека непростое. Над верхней челюстью находятся полости, которые играют важную роль в дыхании. Своим расположением они создают пирамиду, расположенную вокруг носа.
Строение носа человека непростое. Над верхней челюстью находятся полости, которые играют важную роль в дыхании. Своим расположением они создают пирамиду, расположенную вокруг носа. Как же отличить гайморит от обычного насморка? Гайморит имеет свои характерные симптомы, которые его отличают от ОРЗ:
Как же отличить гайморит от обычного насморка? Гайморит имеет свои характерные симптомы, которые его отличают от ОРЗ: Основной причиной возникновения гайморита является инфекция. Она может быть наружной или внутренней. Это означает, что она может попасть через воздух при дыхании или через кровь из других очагов в организме.
Основной причиной возникновения гайморита является инфекция. Она может быть наружной или внутренней. Это означает, что она может попасть через воздух при дыхании или через кровь из других очагов в организме. Современная медицина выделяет такие возможные причины появления гайморита у человека:
Современная медицина выделяет такие возможные причины появления гайморита у человека:





 Мало знать, где кальций в продуктах питания больше всего присутствует. Необходимо грамотно его сочетать с пищей, обогащенной витамином D, фосфором и магнием. Это поможет организму бороться с вирусами и простудами. Витамин D контролирует объем фосфора и кальция в крови и ускоряет процесс восстановления при переломах костей. Достаточный объем витамина D присутствует в жирных сортах рыбы, молочной продукции и синтезируется организмом под воздействием ультрафиолета.
Мало знать, где кальций в продуктах питания больше всего присутствует. Необходимо грамотно его сочетать с пищей, обогащенной витамином D, фосфором и магнием. Это поможет организму бороться с вирусами и простудами. Витамин D контролирует объем фосфора и кальция в крови и ускоряет процесс восстановления при переломах костей. Достаточный объем витамина D присутствует в жирных сортах рыбы, молочной продукции и синтезируется организмом под воздействием ультрафиолета.






























 Маска напитает кожу, придаст ей ровный цвет, сияние и красоту.
Маска напитает кожу, придаст ей ровный цвет, сияние и красоту. По отзывам девушек, есть лифтинг-эффект: налицо подтяжка кожи.
По отзывам девушек, есть лифтинг-эффект: налицо подтяжка кожи. ТОП масок для лица
ТОП масок для лица














 Если вы хотите приобрести действительно качественную маску, которая будет работать правильно, обязательно учитывайте сразу несколько критериев
Если вы хотите приобрести действительно качественную маску, которая будет работать правильно, обязательно учитывайте сразу несколько критериев Важно пользоваться маской правильно – тогда эффект будет максимальным
Важно пользоваться маской правильно – тогда эффект будет максимальным









