возможные причины, что делать в домашних условиях
Низкий пульс – это физиологическое состояние, обусловленное естественным снижением частоты сердечных сокращений в результате развития сложной сосудистой патологии, попадания в организм инфекции, изменения работы сердечной мышцы. Только грамотный специалист подскажет, что делать.
Низкий пульс: причины
Пульс меняется в зависимости от состояния человека. Низкий пульс сигнализирует о нарушении сердечного ритма. Брадикардия наблюдается у людей разных возрастов. Врачи выделяют несколько причин низкого пульса, влияющих на снижение частоты сердечных ударов:
- Артериальная гипертония, эндокардит, миокардит;
- Недоедание и диеты;
- Стрессы;
- Отсутствие физических нагрузок;
- Длительное нахождение в холодной воде;
- Неправильный прием лекарственных средств;
- Частая смена погодных условий;
- Высокий уровень кальция в крови;
- Беременность;
- Отравление фосфаторганическими соединениями;
- Врожденные изменения сердца.

Какой пульс считается низким?
Показатели нормы пульса у взрослых и детей отличаются:
- Новорожденные дети – норма 140.
- Пенсионеры – 65.
- Дети не старше семи лет – пульс до 100.
Предсмертный скачок пульса может достичь 160 ударов в минуту. У детей после семи лет частота ударов сердца в минуту снижается. По достижении взрослого возраста АД нормализуется до 80 ударов в минуту. Низким считается АД при количестве ударов сердца 50-55. Когда пульс снижается в силу физиологических причин, на это не обращают внимания. В случаях понижения пульса без видимых на то причин – обращаются в поликлинику для проведения обследования у кардиолога.
Наименьшее количество ударов
Самый низкий пульс у человека может находиться в пределах 40 ударов в минуту. При этом наблюдается сильное кислородное голодание. Пульс ниже 40 ударов в минуту может привести к остановке сердца. Причинами резкого падения пульса могут стать обильные кровопотери, послеоперационные состояния, тяжелые заболевания сердца. Также к низким показателям частоты пульса могут приводить сильные интоксикации организма и психоэмоциональные потрясения. Подобное состояния требует незамедлительного врачебного обследования и, в случае необходимости, срочной госпитализации, так как представляет угрозу для жизни.
Также к низким показателям частоты пульса могут приводить сильные интоксикации организма и психоэмоциональные потрясения. Подобное состояния требует незамедлительного врачебного обследования и, в случае необходимости, срочной госпитализации, так как представляет угрозу для жизни.
Симптомы
В медицине известно немало случаев, когда низкий пульс практически никак себя не проявлял у человека, так как на это может влиять физиологическая особенность организма. Стоит отметить, что беспокоиться особо не стоит, поскольку данное состояние не будет нести никакой опасности для пациента.Обычно снижение пульса появляется в результате нарушенного функционирования сердца, и обычно он проявляет себя в виде головокружения или полуобморочного состояния, что говорит о развитии кислородного голодания мозга. Кроме того, у больного могут появиться боли в грудной клетке, одышка, слабость и повышенная утомляемость.
При беспричинном и внезапном появлении вышеописанных симптомов у больного может развиться брадикардия, опасными осложнениями которой являются повторяющиеся обмороки, а в некоторых случаях и остановка сердца. Как только пациента начнут беспокоить симптомы низкого пульса, необходимо максимально быстро обратиться в больницу, во избежание довольно серьезных и опасных последствий!
Как только пациента начнут беспокоить симптомы низкого пульса, необходимо максимально быстро обратиться в больницу, во избежание довольно серьезных и опасных последствий!
Низкая температура
Низкая температура и низкий пульс наблюдаются при следующих заболеваниях:
- Болезни сердечно-сосудистой системы.
- Хроническое переутомление.
- Депрессивные состояния.
- Эндокринные заболевания, в том числе сахарный диабет.
- Болезни печени.
- Подобное состояние может сопровождать беременность.
Нередко сочетание указанных симптомов встречается у спортсменов, превысивших допустимую для их организма нагрузку. Если температура и пульс ниже нормы, то в любом случае это является признаком нарушения работы системы кровообращения и разбалансировки процессов терморегуляции. До того, как будет установлен диагноз, следует обеспечить больному покой и тепло. Можно напоить его некрепким чаем.
Болит голова
При низком пульсе голова болит из-за того, что кислород стал плохо поступать во все органы, в том числе и в мозг. Боль не острая, ноющая, тупая, иногда проявление кратких пульсаций. Приступы головной боли начинаются после сильного нервного напряжения. Также может послужить причиной чрезмерная умственная нагрузка. Симптомы приступа головной боли при низком АД:
Боль не острая, ноющая, тупая, иногда проявление кратких пульсаций. Приступы головной боли начинаются после сильного нервного напряжения. Также может послужить причиной чрезмерная умственная нагрузка. Симптомы приступа головной боли при низком АД:
- Бледность лица.
- Редкий пульс, который трудно прощупывается.
Страдают от этого недуга люди с низким порогом чувствительности, чрезмерно эмоциональные, неустойчивые к стрессовым ситуациям. При возникновении головной боли рекомендовано спать на низкой подушке так, чтобы она плотно соприкасалась с шеей.
Низкое давление
Причины низкого давления и низкого пульса у человека бывают самыми различными, и рассматривать их нужно очень детально. Эти явления могут или быть физиологической особенностью организма, или свидетельствовать о состоянии, угрожающем жизни. Если человек здоров, низкое давление не будет способствовать появлению низкого пульса, но в противном случае пациенту нужна неотложная помощь. Категорически не рекомендуется заниматься самолечением, так как прием некоторых лекарственных препаратов может еще больше снизить пульс. В особенности это относится к бета-блокаторам, которые должны приниматься только после осмотра специалиста!
В особенности это относится к бета-блокаторам, которые должны приниматься только после осмотра специалиста!
Нормальное давление
Низкий пульс при нормальном давлении может наблюдаться в случае сильного переутомления, при различных патологиях в миокарде, в том числе воспалительного характера, а также при повышении внутричерепного давления. Причинами данной симптоматики также могут стать заболевания щитовидной железы, в частности гипотиреоз. К снижению частотности пульса приводит прием наркотических средств, сердечных гликозидов и психотропных веществ. Для коррекции данного состояния требуется установить причину и узнать, что делать при низком пульсе. До посещения врача больной должен избегать физических нагрузок.
Высокое давление
Если у человека поднимается давление, в некоторых случаях он может отметить появление низкого пульса. Обычно это свидетельствует о развитии сердечной недостаточности или других не менее опасных состояний и патологий.Очень важно знать, что врачи категорически запрещают применять лекарственные препараты, которые обычно назначаются при выявлении сердечной недостаточности.
При использовании средств, повышающих пульс, может произойти увеличение давления. Если при высоком давлении у пациента снижается частота пульса только один раз, это вовсе не повод искать у себя патологию. Но если после 2-3-кратного измерения давления и пульса показатели не изменились, можно говорить о начале патологического процесса.
Беременность
Низкий пульс у беременных женщин встречается не часто. Симптомами могут быть тошнота, частые головокружения, предобморочные состояния, затрудненное дыхание. И если это выявилось, то нужно искать причину такой особенности. Здесь есть различные варианты. Основными причинами могут быть:
- Хронические заболевания кровеносной или эндокринной систем.
- Недостаточно калия в организме.
- Нарушения нервной системы.
Поддерживать пульс в норме можно следующими способами:
- Прогулки на улице.
- Здоровое и правильное питание.
- Ежедневная гимнастика.
- Обратиться за консультацией к врачу.

Брадикардия у ребенка
Причины брадикардии (низкий пульс) у ребенка:
- Артериальная гипертония.
- Недоедание, питание не по режиму с пропуском одного или двух этапов потребления пищи.
- Болевой синдром.
- Прием медицинских препаратов, принятых неправильно, не по назначению врача или с отступлением правил приема.
- Длительное нахождение в холодной воде (бассейн, море, река, душ).
- Стрессовая ситуация.
- Интенсивная физическая нагрузка без перерывов для отдыха.
- Кислородное голодание при малоподвижном образе жизни.
Когда у ребенка наблюдается снижение частоты биения сердца (ориентир по пульсу), его необходимо показать кардиологу для проведения обследования.
Чем опасен низкий пульс?
Если снижение сердечного пульса начинает происходит с маленькими отклонениями от нужной нормы, то человек может не беспокоиться, так как это не представляет опасности. А вот если у человека пульс начинает снижаться до низкой отметки 40 уд/мин, то человек находится под серьезнейшей угрозой. Угроза большая, потому что есть огромная вероятность, что сердце может остановиться, либо внезапно и часто будет терять сознание оттого, что в организме может произойти дефицит кислорода. А это также может повлиять и на большой риск травмы при падении. Также при снижении пульса человек может почувствовать такие симптомы, как быстрая утомляемость, повышение потоотделения, мигрень и головокружение.
Угроза большая, потому что есть огромная вероятность, что сердце может остановиться, либо внезапно и часто будет терять сознание оттого, что в организме может произойти дефицит кислорода. А это также может повлиять и на большой риск травмы при падении. Также при снижении пульса человек может почувствовать такие симптомы, как быстрая утомляемость, повышение потоотделения, мигрень и головокружение.
Препараты при низком пульсе
Лечение недостаточной пульсации производится строго в стационаре с применением множества лекарственных препаратов. К ним относят:
- «Атропин» — помогает ликвидировать последствия отравления солями тяжелых металлов, стимулирует заживление язв желудка и двенадцатиперстной кишки, нормализует кровоток, оказывает общее противовоспалительное действие. Вводится внутривенно каждые 3 часа.
- «Алупент» — оказывает значительное воздействие при лечении брадикардии, «грудной жабы», нормализует работу легких и бронхов, улучшает кровоснабжение дыхательной системы.
 Применяется в комплексе с хлористым соединением или в чисто таблетированной форме по 20 мг.
Применяется в комплексе с хлористым соединением или в чисто таблетированной форме по 20 мг. - «Изопротеренол» — этот препарат улучшает процессы кроветворения, повышает артериальное давление и ликвидирует негативные последствия низкого сердечного ритма – гипоксию. Назначается для лечения сложных сосудистых заболеваний головного мозга, легочной ткани, а также для коррекции предынфарктных состояний. Оказывает значительное воздействие на сердечно-сосудистую систему при лечении «грудной жабы», брадикардии. Оказывает общий тонизирующий эффект при наличии частых приступов эпилепсии. Применяется путем инфузионного введения.
Народные средства
Если у вас низкий пульс, что делать в домашних условиях? Этот вопрос интересует многих. Если частота пульса снизилась, то имеются следующие народные средства для поднятия его до оптимального уровня:
- Самым распространенным способом является употребление зеленого чая и крепкого, но холодного кофе, так как именно эти напитки содержат кофеин.
 Он сокращает сердечную мышцу. Если проблема проявляется часто, то каждый день выпивайте поутру кофе или чай.
Он сокращает сердечную мышцу. Если проблема проявляется часто, то каждый день выпивайте поутру кофе или чай. - Шоколад. Он должен очень быстро решить возникшую проблему. Причем употреблять нужно только черный шоколад.
- Физические упражнения. Они применяются, если пульс снизился до пятидесяти ударов за минуту. Самым действенным упражнением является бег.
- Следующий способ будет самым приятным, это принятие горячей ванны. В воду можно добавить эфирное масло.
- Компрессы из горчичников. Горчичники необходимо прикладывать на десять или пятнадцать минут на затылок. Это поспособствует увлечению притока крови к сердцу.
- Массаж мочки уха. Также способ помогает устранить боли в сердце.
- Настойка на грецком орехе. Для ее приготовления необходимо четыре лимона, масло кунжута, полкилограмма орехов, сахар и вода. В миску мелко нарезаем лимоны и заливаем их кипятком. Далее вливаем все это в ранее смешанные грецкие орехи, масло кунжута и сахар. Принимать необходимо три раза в день.
 Доза применения — одна ложка.
Доза применения — одна ложка. - Перец. Острая еда способствует увеличению частоты сокращения мышц сердца. Поэтому это оптимальный вариант, чтобы быстро поднять пульс.
Прежде, чем проводить любое лечение, необходима консультация специалиста. Он установит, почему низкий пульс у пациента, и подберет эффективные препараты для преодоления патологии.
Руку – на пульс. О чём говорит сердечный ритм | Здоровая жизнь | Здоровье
Наше сердце – эффективный мотор, совершающий почти 100 000 сокращений в сутки. Работает этот орган круглые сутки без выходных, но при этом бьётся с неодинаковой частотой: чем активнее мы двигаемся, тем чаще наш пульс, и, наоборот, когда мы спим, частота замедляется на 10–20 ударов.
За точку отсчёта обычно принимают так называемую частоту сердечных сокращений в покое (ЧСС). Измеряют её в положении лёжа, после того как человек неподвижно полежит не менее 5 минут. Этот показатель зависит от возраста и пола, но в среднем нормальный пульс в покое для взрослого – от 60 до 90 ударов в минуту (у полных людей может быть несколько выше, но всё равно в пределах нормы).
Ну а теперь поговорим о мифах, которых вокруг этой темы предостаточно.
Заблуждение №1. Низкий пульс в покое указывает на слабое сердце, а высокий – на сильное, активно работающее.
Факт. Всё как раз наоборот: низкий пульс в покое – признак сильного сердца. Самый редкий пульс у спортсменов, активно занимающихся видами спорта, связанными с выносливостью, – у бегунов, велогонщиков, пловцов, лыжников, спортивных ходоков. От интенсивных кардиотренировок их сердце становится настолько сильным, что ему уже не надо часто сокращаться, чтобы вытолкнуть весь объём крови. Спортсмену в спокойном состоянии достаточно 40–60 ударов в минуту. Более того, у выдающихся представителей этих видов спорта отмечался пульс в 30 и даже 28 ударов в минуту! Однако при этом они прекрасно себя чувствовали. А вот если у обычного, нетренированного человека пульс упадёт до таких значений, то ему станет плохо, он даже может упасть в обморок. В этом случае пульс ниже нормы может указывать на какие-то заболевания. Однако замечено: если 5–6 раз в неделю заниматься физкультурой, особенно бегом или ходьбой, обычно через 3–4 месяца занятий частота пульса в покое приближается к нижней границе нормы.
Однако замечено: если 5–6 раз в неделю заниматься физкультурой, особенно бегом или ходьбой, обычно через 3–4 месяца занятий частота пульса в покое приближается к нижней границе нормы.
Заблуждение №2. Неровный пульс указывает на приближение сердечного приступа.
Факт. На эту опасность указывает не один пульс, а комплекс симптомов: боль в груди, затруднённое дыхание, головокружение, слабость и прочее. Сам же по себе неровный пульс в некоторых ситуациях – например, при выполнении тяжёлой работы, стрессе или в ситуации крайнего сосредоточения – естественное явление, часто встречающееся в жизни. Например, спортсмены, соревнующиеся в стрельбе, учатся совершать выстрел между ударами сердца (чтобы исключить малейшие колебания тела, которые могут сбить прицел). И их «пламенный мотор» частенько пропускает удар в нужный момент. Механизм этого явления точно не изучен, вероятно, здесь имеет место регуляция сердечного ритма со стороны центральной нервной системы. Но, разумеется, если у вас аритмия (особенно частая или сопровождаемая неприятными ощущениями), вам следует сходить к кардиологу.
Но, разумеется, если у вас аритмия (особенно частая или сопровождаемая неприятными ощущениями), вам следует сходить к кардиологу.
Заблуждение №3. Частый пульс в покое указывает на стресс.
Факт. Не всегда. Слишком высокая частота сердечных сокращений может указывать и на то, что вы, например, перебрали с сигаретами или кофе. Если же ваш пульс в покое постоянно учащён, не стоит всё списывать на стресс – обратитесь к врачу. Хотя верхней границей нормы и считаются 90 ударов в минуту, постоянные 85 ударов и больше – весомый повод проведать кардиолога.
Заблуждение №4. Если пульс плода в утробе выше 140 ударов в минуту – это девочка, а если ниже 140 – мальчик.
Факт. Ничего общего с реальностью, так как пульс плода никак не связан с его полом! Нормальная частота сердечных сокращений плода составляет от 120 до 160 ударов в минуту и может меняться в зависимости от его возбуждения. А чтобы определить пол, придётся делать УЗИ.
А чтобы определить пол, придётся делать УЗИ.
Заблуждение №5. Если пульс в порядке, то и давление нормальное.
Факт. Нет прямой связи между двумя этими показателями! Наш организм может поддерживать нормальное кровяное давление при повышенном или пониженном пульсе, равно как и повышать давление при нормальной или низкой частоте сокращений сердца. Не надо смешивать эти два параметра, и, если у вас есть подозрения насчёт давления, измеряйте его, а не пульс. И уж конечно, не отказывайтесь от приёма препаратов для снижения давления, прописанных врачом, только потому, что у вас нормальный пульс. Этот миф опасен, и вера в него может стать путём к инсульту! Будьте внимательны не только к частоте сердечных сокращений, но и к другим показателям вашего здоровья.
Смотрите также:
!Для взрослыхДля детейНа ваши вопросы отвечают ведущие врачи медицинских учреждений Челябинска. Всего вопросов 259 показывается по 5 10 15 25 16.07.2012 Здравствуйте! Моей дочери 2 г. 8 мес. Месяц назад делали ЭКГ и ЭХО КГ. По результатам: ООО, ДХЛЖ. Наш кардиолог сказала, что беспокоиться не стоит, необходимо наблюдение, беречь от частых заболеваний, сильных физических нагрузок. В августе собрались лететь на море. Теперь возник вопрос: не навредит ли перелет на самолете ребенку? Елена Добрый день, Елена! Открытое овальное окно не является противопоказанием к авиаперелету. Ваш лечащий доктор совершенно прав. 10.07.2012 Здравствуйте, подскажите: сыну 8 лет, кардиолог прописал препарат магний В6 1 таб * 2 раза в день — 1 месяц. В аптеке мне порекомендовали препарат Магнелис В6. Сказали то же самое, только подешевле, я его приобрела. Скажите, так ли это, то же самое, и в каких дозах нам его принимать? Или стоило взять Магний В6? Спасибо. Добрый день, Марина! Это аналогичный препарат. Дозировка приема абсолютна идентична Магне В6. 09.07.2012 Еще раз здравствуйте! Я уже задавала вопрос по поводу препарата Небиватор, мне прописали его 10 дней назад, я его не принимала и каждый день контролировала давление, в среднем 115 на 70. Подскажите, пожалуйста, могла ли произойти ошибка в суточном мониторировании АД (на фоне приема препаратов Винпоцетин, фенитропил, бетассерк, гроприноссин). И как мне поступить с таблетками Небиватор, очень не хочется в возрасте 35 лет садиться на таблетки. анастасия Добрый день, Анастасия! Суточное мониторирование АД — это наиболее достоверный метод исследования уровня АД в течение дня на сегодняшний момент. Перечисленные препараты не могут вызвать повышение АД, а наоборот, обычно, способствуют нормализации уровней АД. Следуйте рекомендациям лечащего доктора. 04. Здравствуйте! Мне 35 лет, в июне лежала в больнице с диагнозом синдром позвоночной артерии, очень часто был повышен пульс и по совету врача обратилась к кардиологу. Мы сделали ЭХОКГ, ХОЛТЕР и суточное мониторирование АД. Все в норме, кроме АД, среднее показание дневных часов 144 на 83, ночных 140 на 79. Поставили диагноз гипертония 1 степени и назначили пожизненно пить таблетки Небиватор. Сейчас я и так много принимаю таблеток после больницы, это Винпоцетин, фенитропил, Бетассерк. Мне очень важно ваше мнение, нужно ли мне пить Небиватор, а если нужно, то какие посоветовали бы Вы? анастасия Добрый день, Анастасия! Назначенное Вам лечение верное. Препарат «Небиватор» в оптимальной дозировке практически не вызывает побочных эффектов, хорошо нормализует уровень АД. Перечисленные Вами препараты (Винпоцетин, Фенотропил, Бетасерк) и Небиватор можно принимать в одно время. Взаимодействия между данными лекарствами не выявлено. Выявленный в результате дополнительных обследований уровень АД (более 140 мм. 04.06.2012 Добрый день. Срок беременности 23 недели, поставили диагноз на узи — правая аберрантная подключичная артерия.Что это такое, что с этим делать? Вероника Добрый день, Вероника! Это вариант нормы. Будьте спокойны. 15.05.2012 Здравствуйте! Моему сыну 19 лет. У него нижнее давление очень низкое и сердцебиение тоже. Как-то раз пожаловался на боль в голове, смерили давление — 106/58, пульс 44. И так всегда. Верхнее давление при волнении может скакнуть до 145, а нижнее остается в пределах 45-55 единиц. И сердце слабо бьется. Я очень волнуюсь, в чем может быть причина и к какому врачу идти на обследование. У сына тревожно-мнительный склад характера, по неврологии даже в армию не взяли. Добрый день, Людмила! Часто заболевания нервной системы отражаются на деятельности сердечно-сосудистой системы. Диастолическое давление (нижние цифры) зависит от тонуса сосудов. Обратитесь к терапевту. Доктор проведет анализ данных, сопоставит влияние основного заболевания на деятельность сердца. Ответит на ваши вопросы. При необходимости назначит дообследование и направит к узкому специалисту. 09.05.2012 Здравствуйте! Мне 40 лет. У меня тахикардия и часто повышенное АД 130/90 , 140/90. Врач назначил коронал 5 мг по 1/2 утром каждый день и сказала, пить постоянно. Я начала принимать. Сердцебиение и давление нормализовались, но недели через 3 после начала приема появились боли в сердце. Раньше их не было. Не знаю, что делать? Продолжать принимать дальше, и это пройдет само по себе, или все ж идти к кардиологу? Наталья Добрый день, Наталья! Вам необходимо обратиться к кардиологу обязательно. 03.05.2012 День добрый, подскажите, можем ли мы пройти диагностику на сердце, моей дочке 7 лет, нам ставят изменение в миокарде предсердия. Сейчас увеличилась длина хорды, что можно сделать и как к вам можно попасть? И что вообще возможно сделать в подобных случаях, так как половине детишек у знакомых ставят такой диагноз, кому-то потом снимают, а кому-то нет. Наталия Наталия! На основании каких исследований вам поставили изменения в миокарде левого предсердия? Если на основании ЭХОКС, то указываются размеры предсердия, его сократительная функция. Вашему ребенку 7 лет, это период роста и удлинение хорды ни о какой грубой патологии сердца не говорит. Почему вы решили обследоваться? Есть какая-то клиника? Ребенок отстает в развитии? У него есть одышка? Если нет, то ваше беспокойство напрасно. Но, если вас все-таки что-то беспокоит в областной детской больнице ведут прием грамотные детские кардиологи, ревматологи. 30. Здравствуйте! Скажите, пожалуйста, мужу поставили гипертензию 1 с группой риска 2, хотя у него бывает давление часто 160 на 80 или 90, обследовали его не до конца, но собрались забрать в армию. Возможно ли с таким диагнозом идти служить? Врачи-кардиологи говорят — не должны забирать, а военкомат повестку вручил. Оксана Добрый день, Оксана! Согласно Постановлению Правительства РФ от 31.12.2004 № 886 призывники с Гипертонической болезнью I стадии с повышенными показателями артериального давления (в покое: систолического от 150 до 159 мм рт.ст., диастолического от 95 до 99 мм рт.ст.) относятся к категории временно не годных к военной службе. Не годны к военной службе призывники с диагнозом: гипертоническая болезнь II стадии со стойко повышенными показателями артериального давления (в покое: систолического 160 мм рт.ст. и выше, диастолического 100 мм рт.ст. и выше), не достигающими нормальных цифр без проведения постоянной медикаментозной терапии. 22.04.2012 Здравствуйте, мне 41 год. Давление всегда было чуть пониженное (100/70 — 110/80), проблем со стороны сердечно-сосудистой системы никогда не было. В декабре 2010г. среди ночи беспричинно случился непонятный приступ с учащением сердцебиения до 100, скачком давления и потерей сознания. Рядом никого не было, поэтому скорую не вызывала. Весь 2011г. обследовалась по собственной инициативе у невролога, кардиолога, эндокринолога, гинеколога, психотерапевта — по словам врачей все анализы и результаты обследования в пределах нормы. Наталья! Учитывая характер ваших ночных приступов, можно думать о симпато-адреналовых кризах. Сделайте УЗИ надпочечников, сдайте кровь на адреналин, норадреналин. Если все будет в пределах нормы, нужно поискать причину в вашем психосоматическом статусе. Обратитесь к психотерапевту. 22.04.2012 Здравствуйте, еще раз. В апреле 2012г. появилась боль в области сердца и в груди и со спины. 10 апреля ночью произошел приступ с повышением сердцебиения до 200уд/мин, давление при этом было мах 135/85. Утром пошла к кардиологу — ЭКГ ничего показало. Наталья! Боли, о которых вы рассказываете, не похожи на сердечные. Это может быть мышечная или неврогенная боль в грудной клетке. В Вашей истории смущает приступ сердцебиения до 200 в мин. Врачи правы. Нужно действительно при возобновлении сердцебиения вызвать скорую помощь, зарегистрировать ЭКГ. Паниковать не надо. Прием эгилока вполне уместен. При суточном мониторировании не зарегистрирована ишемия миокарда, а значит ИБС, коронарная недостаточность Вам не грозит. 15.04.2012 Здравствуйте, мне 43 года, давление всегда низкое (90/60,100/70), последнее время беспокоит высокий пульс 90-98 (даже в состоянии покоя). Доброе утро, Юлия! Нормальным считается пульс от 60 до 90 ударов в 1 мин. В такой ситуации назначается перечень исследований для оценки функции щитовидной железы (УЗИ, ТТГ, Т4), исключается фактор наличия кровопотери, серьезной стрессовой ситуации, а также обязательными являются ЭКГ, ЭХО-КГ, биохимический анализ крови (электролиты, липидограмма, АСТ, АЛТ, общий и прямой билирубин, креатинин, мочевина). 11.04.2012 Здравствуйте, подскажите, пожалуйста, кто ведет прием из кардиохирургов в Челябинской областной больнице. Полина Добрый день, Полина! Несколько специалистов консультируют в поликлинике ЧОКБ, согласно разработанному графику на месяц. Подробную информацию можете узнать по телефону справочной службы ЧОКБ. 08.04.2012 Сейчас у меня низкий пульс 46-50 ударов/мин, давление 105-65, 100-60. 7 марта были роды. При беременности ставили ВСД, отклонение электрической оси влево, нагрузка на левый желудочек. Я кормящая мама, обследование проходить совсем нет возможности. Подскажите, что можно сделать, чтобы поднять пульс, чувствую постоянно слабость. Юлия Юля! Попробуйте посчитать пульс после кратковременной физ. нагрузки (например, 10 приседаний). Если частота пульса увеличится на 25%, т.е. до 70-80 ударов в 1 мин., то о заблолевании сердца пока говорить рано. Ну, а если пульс не увеличится или еще более уредится, обязательно обратитесь к кардиологу. 05.04.2012 Здравствуйте, мне 29 лет, без вредных привычек. Мучают приступы с повышением пульса до 130 и АД до 160/90. Лежала в кардиологичеком отделении в г Озерске — ничего не нашли, щитовидка, почки тоже в порядке. Поставили диагноз под вопросом — скрытый синдром wpw. Ирина! Элетрофизиологическое исследование сердца (ЭФИ) проводится с целью выявления дополнительных путей проведения, которые часто являются причиной приступов тахикардии. К сожалению, других методов выявления причин тахикардии нет. Хотя, если приступы ежедневно, то достаточно провести суточное мониторирование ЭКГ. В областной больнице в поликлинике ведет прием врач-аритмолог, который решает вопрос о необходимости проведения ЭФИ. Процедура неприятная, но не опасная. 05.04.2012 Здравствуйте! Подскажите, пожалуйста, моя мама обратилась к врачу с плохим самочувствием, жалобы на боль в сердце. Врач ей прописал таблетки, понижающие сердцебиение. После долгих уговоров ей все-таки дали направление к кардиологу. Кардиолог прописал таблетки, повышающие сердцебиение! И что ей теперь принимать? Давать направление в областную больницу они на отрез отказываются! Может быть, я задаю вопрос не туда, куда нужно. Добрый день, Анастасия! Уважаемая Анастасия, Вы не указали название лекарственных препаратов, назначенных Вашей матери. А групп медикаментов, «понижающих сердцебиение» и «повышающих сердцебиение» в классификации фармакологических средств не существует. Задайте вопрос лечащему врачу, либо обратитесь на консультативный прием к кардиологу в другое лечебное учреждение. Будьте спокойны и рассудительны. Направление на консультацию кардиолога в ЧОКБ выдаются по определенным показаниям. Возможно, у Вашей матери нет необходимости обращаться к специалистам ЧОКБ. 04.04.2012 У моего мужа лимфоцитоз, анализ крови эр — 4.5, лейкоциты — 7.8, соэ — 2, НВ — 140, лейкоформула ю — 0, пал — 2, сегменты — 32, м-8, лф — 53, подскажите, что это? Это может быть хр. лимфолейцоз? Какие нам нужны дообследования? феоктистова Вам нужно обратиться к гематологу по месту жительства. 16.03.2012 Добрый день! У меня беременность — начало 27 недели. Это 2-я беременность, первая закончилась естественными родами на сроке 41 нед., ребенок умер в возрасте 1 мес. 4 дня. ВПС (диагностировали при вскрытии). Сейчас меня беспокоит затрудненное дыхание при минимальной нагрузке и даже в спокойном состоянии и слабость, не проходящая уже около 3-4 дней. С 2008 г. наблюдаюсь у кардиолога. Последние обследование на сроке 23 нед. д-з: пролапс МК 1 ст. с регургитацией 2 ст., давление всегда пониженное — не выше 90/60. По узи малыша 22 нед. 2 дня.: Четырехкамерный срез сердца: имеется деффект МЖП -1-2 мм. в мембранозной части. Насколько это серьезно? И какие дополнительные обследования необходимо пройти. Я сейчас ничего не принимаю, на эливит и магнерот (прописал кардиолог) — аллергические высыпания. Как можно улучшить мое состояние, какое лечение могут предложить в стационаре? Светлана Светлана! Возможно, слабость, пониженное АД связаны с пониженным гемоглобином? Вы давно сдавали общий анализ крови? Пролапс митрального клапана — это не порок сердци и не может сопровождаться
подобными симптомами. 11.03.2012 Здравствуйте, помогите, пожалуйста. У моей подруги родилась дочь, до месяца ребенок был вполне обычный и здоровый. Шевелила ножками, ручками, после месяца у нее перестали шевелится ножки, ручки она поднимала с трудом. Пошли в больницу, врачи до 3 месяцев говорили, что просто гипотонус мышц, а она даже головку не держала. С каждым месяцем ребенку становилось хуже, плачь ее был таким тихим, что мы ее с трудом слышали. Она была очень вялая, дыхание очень тяжелое постоянная мокрота. Ей предварительно поставили диагноз — спинальная амиотрофия Вердинга-Гофмана. Отправили в другой город, она сдавала все анализы, делала кардиограмму — все было хорошо. В последний месяц девочка дышала очень короткими и частыми вздохами. Она побледнела, врачи опять ничего не говорят. Алина! Искренне соболезную вашей подруге. Не верить результатам вскрытия нельзя, это действительно был врожденный порок сердца. Да редко, но бывает, что порок не распознается при жизни. Сердце за такой короткий период жизни не успевает декомпенсироваться, т.е. изменить свою форму, характер ритма, которые можно увидеть на ЭКГ. Порок устанавливается по данным УЗИ сердца, что, вероятно, не было сделано при жизни. 10.03.2012 Здравствуйте! Подскажите, пожалуйста, у папы резко поднялся пульс до 150, стало плохо очень, в течение 10-15 мин пульс вошел в норму. Ему 52 года (диабет, и с печенью проблемы). Подскажите, пожалуйста, что это может быть, что нам делать? Виктория Виктория! Из Вашего рассказа можно предположить, что у Вашего папы имеется заболевание сердца и проявляется оно приступами аритмии. Папе следует обратиться к кардиологу, пройти обследование и подобрать препараты, которые помогут поддерживать нормальный ритм сердца и предупредить прогрессирование заболевания. 09.03.2012 Скажите, доктор, у меня пароксизмальная тахикардия с 15 лет. Мне подарили велотренажёр. Екатерина! Любые физические нагрузки могут провоцировать нарушения ритма. Дополнительная физическая нагрузка, как и сами нарушения ритма могут повлиять на сократительную функцию сердца и вызвать прогрессирование сердечной недостаточности. Нужно выяснить причину аритмии. Если это дополнительные пути проведения (ДПП), они лечатся хирургически, после чего вы будете считаться здоровой и крутить велотренажер без риска для здоровья. 01.03.2012 Мне 39 лет. У меня часто бывает пульс 120-130 в покое. Врачи ставят ВСД , на ЭКГ все нормально. Назначения никакие не делают, кроме советов вести здоровый образ жизни. Но я и так веду достаточно здоровый, нет вредных привычек, достаточно отдыхаю. Наталья! У Вас, вероятно, очень ранимая, чувствительная нервная система. Она реагирует очень активно и быстро на любой раздражитель: как внешний, так и внутренний. Попробуйте заниматься аутотренингом, пообщаться с психотерапевтом, который поможет Вам научиться справляться с кризами. 28.02.2012 Здравствуйте! Была на приеме у терапевта, сделала ЭКГ-результаты — хорошие, кровь, гормоны щит. железы, эндокринолог дал заключение, что все в норме. Меня беспокоит повышенный пульс — 80,90 ударов, эндокринолог рекомендовал пить разово при повышении пульса Конкор. Выпиваю при повышении 1/5 5мг таблеточки, пульс снижается и становится лучше. Можно ли принимать в таком режиме эти таблетки? Лариса Лариса! Нормальным считается пульс от 60 до 90 ударов в 1 мин. 22.02.2012 Здравствуйте, пожалуйста, скажите, что означают такие результаты ЭКГ моего ребёнка 5-летнего возраста: 1. Синусовый нерегулярный ритм ЧСС 87-120 в мин. 2. Полугоризонтальная электрическая позиция сердца. 3. Горизонтальная электрическая ось. 4. Неполная блокада правой ножки пучка Гиса. 5. Поворот по часовой стрелке. Спасибо! Светлана Уважаемая Светлана! Для ребенка 5 лет — это вариант нормы. 17.02.2012 Здравствуйте. Хотела бы получить консультацию у кардиолога. Была на приеме у кардиолога в областной больнице, все анализы хорошие, а пульс бьется за 70 и бывает за 90. Мне сказали до 90 — это норма, а чувствую себя очень плохо, тяжесть, усталость, слабость. Уважаемая Оля! Нормальный пульс человека от 60 до 90 ударов в 1 минуту. Плохое самочувствие не обязательно связано с ускоренным пульсом. Это может быть и повышенная утомляемость на работе, астения после вирусной инфекции, иммунодефицит, гиповитаминоз после продолжительной зимы. Но,
если Вы уже были у кардиолога, то органическую патологию сердечно-сосудистой системы он исключил. Я не знаю сколько Вам лет, но принимать постоянно атенолол, при частоте пульса чуть более 70 в 1 мин. не всегда оправданно. Обратитесь к терапевту, сдайте общий анализ крови, сделайте УЗИ и сдайте кровь на гормоны щитовидной железы. Если там все будет в порядке, то поводов волноваться по поводу пульса нет. |
Имя ей – ГИПОТОНИЯ – новости и статьи в регионе Московский регион – АптекаМос
Так ли безопасно?
Гипотония (гипотензия) – нарушение кровяного давления, его недостаточность. Кровь прокачивается не так интенсивно, как должна, медленнее, чем нужно для нормальной работы организма. Пониженным считается давление ниже 100/60 мм рт. ст., а у молодых людей до 25 лет – уже 105/60.
Чаще всего гипотония происходит от нарушения сосудистого тонуса. Когда сосуды здоровые, они могут быстро сужаться и расширяться – при сокращении сердца. У гипотоника же сосуды вялые, работают медленно и не успевают за ритмом сердца. Поэтому кровь перемещается вяло. Фактически происходит застой крови в артериях. Чтобы убрать этот застой, сердце вынуждено работать интенсивнее – и при низком давлении чаще всего наблюдают учащенный пульс.
Между верхним систолическим давлением (когда сердце находится в максимальном сокращении) и нижним диастолическом (когда сердце находится в максимальном расслаблении) должна быть разница (пульсовое давление) не более 40 мм рт. ст. И не менее. Любые отклонения от этой цифры ведут к поражению сердечно-сосудистой системы.
ст. И не менее. Любые отклонения от этой цифры ведут к поражению сердечно-сосудистой системы.
При гипотонии сердце вынуждено работать на износ, чтобы обеспечить организм нормальным кровоснабжением.
При постоянном дефиците снабжения органов кислородом, кровью нарушается работа органов и возникает болезнь.
Многие не догадываются, что низкое давление провоцирует недостаточное кровоснабжение всех внутренних органов и тканей, и, что самое опасное – головного мозга. На этом фоне возникает кислородное голодание. Вот отчего происходят утомляемость, снижение работоспособности, головные боли, головокружения!
Поэтому гипотонию важно своевременно диагностировать и тщательно лечить
Низкое давление и высокий пульс могут привести к серьезным проблемам в работе сердечно-сосудистой системы – например, к аритмии. Высокий пульс диагностирует интенсивную работу сердца, вынужденного быстро прокачивать большие объемы крови. Вялые сосуды не обеспечивают продвижения крови с нормальной скоростью. Нагрузка на сердце увеличивается многократно.
Вялые сосуды не обеспечивают продвижения крови с нормальной скоростью. Нагрузка на сердце увеличивается многократно.
Низкий пульс при нормальном давлении не является гипотонией. Если же низкий пульс наблюдается при гипотензии – это является симптомом очень серьезных заболеваний, таких как ишемическая болезнь сердца.
Как распознать приставку «гипо-»
У гипотонии много «лиц». Например, можно после полноценного сна чувствовать себя разбитым. Можно быть постоянно в настроении «на нуле». Могут быть холодными руки и ноги. Бледная кожа. В голове часто непонятные ощущения – сжата, сдавлена, кружится, болит. Все это признаки гипотонии.
Помимо вышеперечисленного, гипотензия проявляется множеством других особенностей.
Стоит насторожиться, если у кого-то из близких наблюдаются следующие симптомы:
- головокружение, тупые, давящие или пульсирующие головные боли в висках, часто на лбу, на затылке, обмороки – особенно в душном помещении;
- апатия, вялость, сонливость, снижение работоспособности, разбитость, слабость;
- ухудшение памяти, рассеянность;
- метеозависимость.
 При низком атмосферном давлении – головная боль, ломота в теле;
При низком атмосферном давлении – головная боль, ломота в теле; - человек практически превращается в «сову». Тяжело встает утром, работоспособность появляется только во второй половине дня;
- учащенный пульс, одышка при отсутствии болезней сердца, нарушение сна;
- человек часто зевает – это от нехватки кислорода, а не от желания спать;
- бледная кожа, холодные конечности – нарушена терморегуляция, повышенное потоотделение;
- раздражительность, эмоциональная нестабильность.
Люди с пониженным давлением тяжело переносят любые изменения в окружающей среде – изменение температуры воздуха, влажности, духоту, особенно эмоциональные раздражители. Часто гипотоники не переносят яркого света, для них болезненен солнечный день. Практически не выносят громкие звуки. Они раздражительны, почти всегда в плохом настроении. Депрессия часто сопровождается гипотонией.
В прошлые века гипотонию считали женской болезнью. Действительно, слабый пол болеет ею чаще, чем сильный. Как правило, гипотонией страдают женщины в возрасте от тридцати до сорока лет, иногда и от девятнадцати до тридцати.
Как правило, гипотонией страдают женщины в возрасте от тридцати до сорока лет, иногда и от девятнадцати до тридцати.
Также гипотензией могут заболеть и абсолютно здоровые люди, например, спортсмены. Причиной гипотонии у спортсменов является постоянная сильная физическая нагрузка. В таких случаях организм человека просто начинает реагировать на телесное переутомление и работает в более экономном режиме. Такая гипотония называется «гипотония тренированности».
«Корень» болезни
Пониженное давление возникает от множества причин: психологических, эмоциональных, при резкой физической нагрузке, как следствие основного заболевания. А еще – на фоне длительного психоэмоционального напряжения, панических атак, депрессии, стресса, неврозов.
Иногда симптомы гипотензии возникают и у здоровых людей как реакция на смену климата, на повышенные физические нагрузки. Такую реакцию организма называют адаптационной гипотонией. Она часто (но не всегда!) проходит сама.
Есть и симптоматическая гипотония, которая развивается как сопутствующий недуг на фоне инфекционных и неинфекционных заболеваний (сердца, легких, печени). Лечение гипотонии в этом случае будет направлено на устранение основного заболевания.
Встречается и нейроциркуляторная гипотония. Это самостоятельное заболевание, как правило, возникает на фоне нервных стрессов, психологических перегрузок, умственного переутомления, негативного психоэмоционального фона и других видов дисбаланса нервной системы. В этом случае говорят о первичной гипотонии, которая требует направленного лечения для восстановления баланса нервной системы и устранения симптомов пониженного давления.
Причиной гипотонии может стать влияние климатических условий, т.е. если человек переехал в город с другим климатом. И адаптационный период пройдет под знаменем «ГИПОТОНИЯ». Организм может отреагировать пониженным давлением на радиацию, электромагнитные поля, повышенную влажность. Также гипотония может развиваться как аллергическая реакция на некоторые звуковые или цветовые раздражители.
Широкий спектр
Пониженное давление бывает первичным и вторичным.
Первичная гипотония является самостоятельной болезнью. Ее причиной чаще оказывается низкая активность вегетативной нервной системы – психоэмоциональное напряжение. Иногда первичную гипотонию называют идиопатической.
Наиболее распространена вторичная гипотония, возникающая как реакция организма на основное заболевание. Она может возникнуть при таких причинах:
- кровопотери, особенно у женщин при обильной менструации;
- обезвоживание;
- заболевания сердца и сосудов – атеросклероз, аритмия, нарушение кровообращения, сердечная недостаточность, плохой тонус сосудов, вегетососудистая дистония;
- заболевания желудочно-кишечного тракта – язвенные болезни, гепатит, панкреатит;
- заболевания мочевыводящей системы – цистит;
- эндокринные заболевания – диабет, чаще – снижение функции надпочечников, гипотиреоз;
- заболевания органов дыхания – пневмония, бронхит, туберкулез;
- травмы головного мозга, остеохондрозы различной локализации;
- злоупотребление диетами, авитаминоз Е, С, группы В;
- невроз, депрессия, недосыпание, хроническая усталость;
- интоксикация.

Гипотензия бывает острой и хронической
Острую форму можно воспринимать как коллапс – резкое падение тонуса сосудов, как шок – паралитическое расширение сосудов. Происходит резкое снижение поступления кислорода в головной мозг, возникает гипоксия, снижаются функции жизненно важных органов. При острой гипотонии необходима срочная помощь врача. Тяжесть заболевания определяется не высотой давления, а скоростью и степенью его снижения.
Острая форма гипотонии возникает как сопутствующее заболевание при тяжелых диагнозах – аппендицитах, инфарктах, тромбоэмболии, аритмии и нарушении сердечной деятельности, тяжелых аллергических реакциях, большой кровопотере, сильной интоксикации, сепсисе, обезвоживании, инфекциях. Острая гипотония – это осложнение другого заболевания.
Хроническое пониженное давление часто называют физиологическим. Оно часто встречается у спортсменов, жителей Крайнего Севера, горных районов или тропиков. Хроническая гипотония повышает риск возникновения ишемической болезни сердца, ишемического инсульта.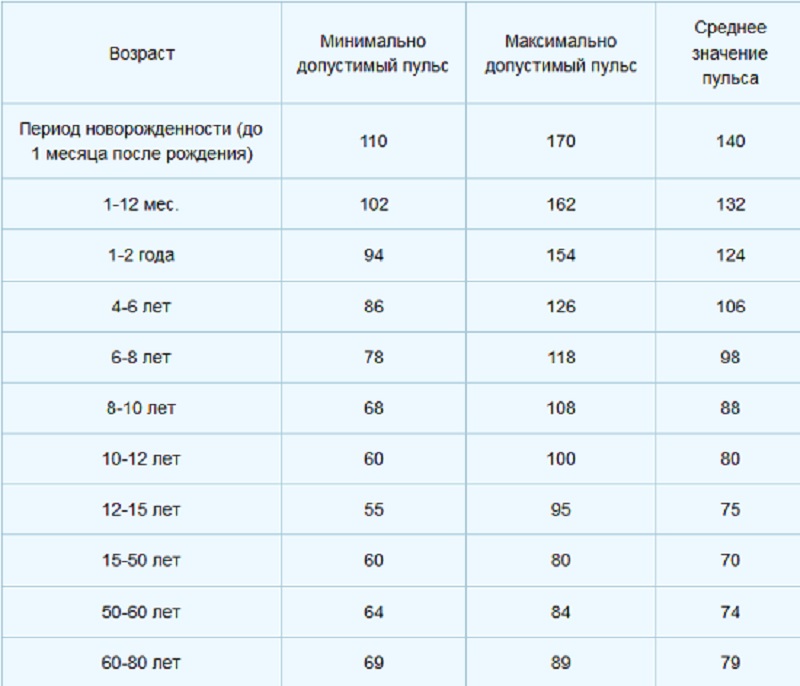 У молодых людей снижает трудоспособность, ухудшает качество жизни.
У молодых людей снижает трудоспособность, ухудшает качество жизни.
Встал, упал… гипс
Бывает и ортостатическая гипотония – резкое снижение давления при изменении положения тела, подъеме с кровати, кресла, стула. Чаще она встречается в подростковом возрасте. Если тело долго находится в лежачем (при длительных болезнях) или сидячем положении (уроки, лекции, путешествия), то при вставании кровь сразу не может поступать к головному мозгу в достаточном количестве, давление падает, в глазах темнеет, голова кружится, ноги становятся ватными. Даже случаются обмороки.
Причинами являются основные заболевания – атеросклероз, анемия, диабет, прием антидепрессантов и просто обезвоживание организма. Чаще встречается утром, иногда приводит к обмороку, падению, к счастью, приступ продолжается 1–3 минуты. Но за это время можно сильно пострадать.
Случайная случайность
Гипотонию чаще всего диагностируют случайно. Врач предлагает больному с усталостью и головокружением несколько раз в день на протяжении нескольких дней произвести замер давления – так называемый профиль давления. Через несколько дней человек с удивлением узнает о наличии гипотонии.
Врач предлагает больному с усталостью и головокружением несколько раз в день на протяжении нескольких дней произвести замер давления – так называемый профиль давления. Через несколько дней человек с удивлением узнает о наличии гипотонии.
Коварство, не любовь
Гипотония может спровоцировать развитие серьезных заболеваний: нервной, сердечно-сосудистой, пищеварительной и других систем.
Особенно опасна гипотония будущим мамочкам. Потому что при плохом кровоснабжении плод начинает испытывать кислородное голодание. Когда плацента слабо снабжается кислородом, кровью, может нарушиться развитие ребенка.
А у беременных при гипотонии чаще развивается токсикоз на поздних сроках. Поэтому гипотензия не так безопасна, как считают многие.
Лечить? Лечить!
Лечить гипотонию нужно обязательно. При правильном подходе и комплексном лечении она проходит быстро и без последствий.
Лечение гипотонии должно быть индивидуальным, исходить из причин болезни. Медикаментозное лечение назначит врач, методы народной медицины выбирают в соответствии с причинами гипотонии. Есть общие рекомендации, которые всегда помогут выздороветь быстрее. Для гипотоников профилактика может полностью заменить лечение.
Медикаментозное лечение назначит врач, методы народной медицины выбирают в соответствии с причинами гипотонии. Есть общие рекомендации, которые всегда помогут выздороветь быстрее. Для гипотоников профилактика может полностью заменить лечение.
Гипотоникам запрещены низкая физическая нагрузка, работа на вредном производстве, профессиональные занятия спортом. Злоупотреблять кофеином не следует. Организм к нему быстро привыкает. И вместо чашечки кофе придется употреблять более 5 чашек в день. А это приведет к проблемам со здоровьем.
При пониженном давлении необходимо чаще бывать на воздухе – минимум 30 минут в день. Заниматься спортом, закаляться, посещать бассейн. Полезны физические занятия на свежем воздухе – без фанатизма, до легкой усталости. Хорошо помогают различные виды массажа.
Поскольку самая распространенная причина болезни – неправильный образ жизни, то и способ лечения понятен – исправить образ жизни, соблюдать режим дня. Например, если есть сонливость – больше спать. Отдохнувший организм быстро справится и с остальными симптомами.
Отдохнувший организм быстро справится и с остальными симптомами.
Итак, нормализация образа жизни (труд, отдых, сон). Обязательно нужно включать в распорядок дня отдых, высыпаться. Гипотоникам нужно больше времени на сон, чем всем другим людям!
Сперва необходимо восстановить баланс нервной системы, устранить хроническую усталость, повысить жизненные силы, наладить сон, улучшить психоэмоциональное состояние. Начать нужно с налаживания эмоций: меньше реагировать на неприятные слова, проявление враждебности. Сохранять хорошее настроение, не беспокоиться по пустякам.
Замыкаться в четырех стенах – противопоказано! Нужна активная эмоциональная жизнь: встречи с интересными людьми, концерты, выставки, хобби. Попробуйте участвовать в общественной жизни, найти баланс между открытостью и излишней эмоциональной чувствительностью. То есть не грустить, не тосковать, не быть «обломовым».
Не переедайте. Включите в рацион продукты, богатые калием, – картофель, баклажаны, абрикосы, курагу, чернослив. Введите в ваше ежедневное меню и пищу, содержащую кальций, витамин D, витамины группы В. Очень полезны хлеб, молоко, орехи, мед, свекла, свекольный сок.
Введите в ваше ежедневное меню и пищу, содержащую кальций, витамин D, витамины группы В. Очень полезны хлеб, молоко, орехи, мед, свекла, свекольный сок.
Эти простые рекомендации, как ни странно, помогают улучшить кровоснабжение головного мозга и всего организма, улучшить работу сосудов. Когда кровеносные сосуды в порядке, повышается уровень жизненных сил в организме, улучшается способность организма восстанавливать силы, – и устраняются последствия стрессов.
Источник: Алтайская Екатерина, журналист
упало давление что делать
упало давление что делатьКлючевые слова: повышенное давление больница, купить упало давление что делать, гипертония гипертоническая болезнь.
левые препараты от давления, вечером поднимается давление причина и лечение, имбирь повышает или понижает давление, какое лекарство повышает давление быстро, баня при повышенном давлении
какое лекарство повышает давление быстро — Самым доступным средством, как правило является Соленая вода.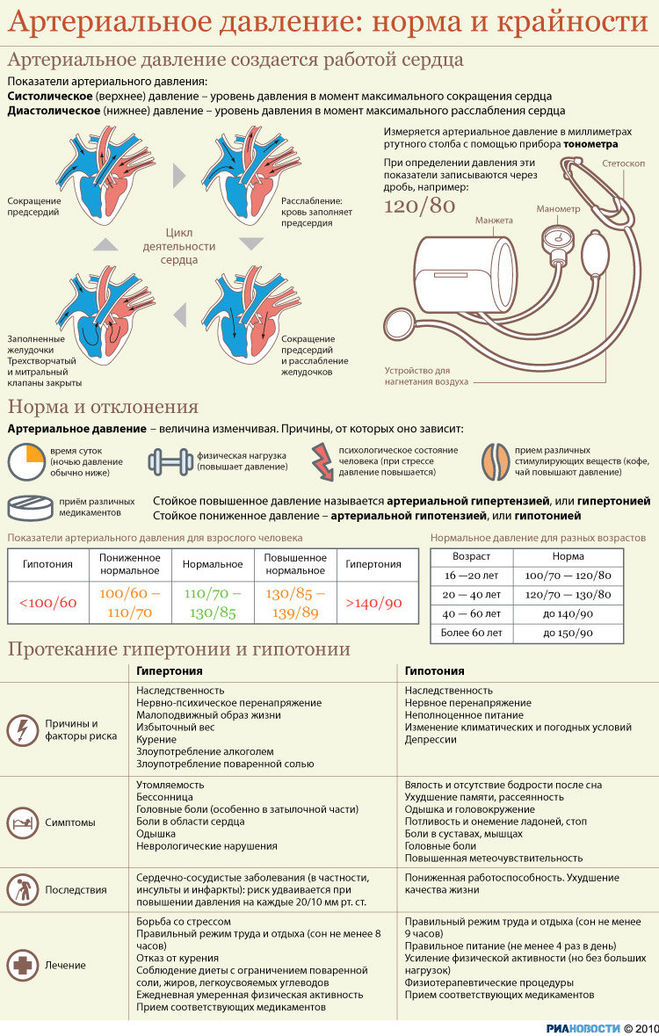 Натрий в ее составе повышает уровень кровяного давления. Однако, избыток соли может навредить здоровью, поэтому этим способом не стоит злоупотреблять. Можно также съесть что-то соленое: сельдь или соленый огурец. — Примите. Артериальное давление (АД) – один из основных критериев гомеостаза. То есть, этот показатель обеспечивает постоянство внутренней среды живых организмов. С возрастом кровяное давление у нас изменяется. Бывают случаи, когда у человека АД резко падает. О том, как поднять давление при резком падении. Гипотония как таковая не является системным заболеванием. Многие люди рождаются с пониженным давлением и чувствуют себя прекрасно. Обращать внимание на это стоит, когда вы чувствуете ухудшение состояния. Что делать при резком снижении кровяного давления. Что делать, если резко снизилось артериальное давление у человека. Кровяное давление у каждого человека имеет свойство изменять показатели Если с такой проблемой, как повышенное артериальное давление люди сталкиваются довольно часто, и уже знают, что делать в такой ситуации, то вот пониженное давление встречается не у всех людей.
Натрий в ее составе повышает уровень кровяного давления. Однако, избыток соли может навредить здоровью, поэтому этим способом не стоит злоупотреблять. Можно также съесть что-то соленое: сельдь или соленый огурец. — Примите. Артериальное давление (АД) – один из основных критериев гомеостаза. То есть, этот показатель обеспечивает постоянство внутренней среды живых организмов. С возрастом кровяное давление у нас изменяется. Бывают случаи, когда у человека АД резко падает. О том, как поднять давление при резком падении. Гипотония как таковая не является системным заболеванием. Многие люди рождаются с пониженным давлением и чувствуют себя прекрасно. Обращать внимание на это стоит, когда вы чувствуете ухудшение состояния. Что делать при резком снижении кровяного давления. Что делать, если резко снизилось артериальное давление у человека. Кровяное давление у каждого человека имеет свойство изменять показатели Если с такой проблемой, как повышенное артериальное давление люди сталкиваются довольно часто, и уже знают, что делать в такой ситуации, то вот пониженное давление встречается не у всех людей. Низкое давление – состояние, с которым сталкиваются больные, страдающие гипотензией. Кроме того, это нарушение встречается у пациентов с патологиями миокарда и сосудов. Что делать, если упало давление (домашние методы). Для оказания помощи человеку, у которого появилась симптоматика, указывающая на понижение давления, нужно создать условия для притока крови к головному мозгу. Начнём с хорошей новости: низкое давление — штука неприятная, но чаще всего безопасная. Однако игнорировать приступы гипотонии ни в коем случае нельзя. Что такое низкое давление и чем оно опасно. Что делать, если упало давление. Если резко упало давление, то больного следует уложить на горизонтальную поверхность, приподняв ноги для притока крови к голове. Если давление упало резко, то причиной может быть острая сердечная недостаточность, сильное кровотечение, инфекционный процесс, токсический синдром, сильная лихорадка, обезвоживание, передозировка некоторых лекарственных препаратов. Выраженное снижение артериального.
Низкое давление – состояние, с которым сталкиваются больные, страдающие гипотензией. Кроме того, это нарушение встречается у пациентов с патологиями миокарда и сосудов. Что делать, если упало давление (домашние методы). Для оказания помощи человеку, у которого появилась симптоматика, указывающая на понижение давления, нужно создать условия для притока крови к головному мозгу. Начнём с хорошей новости: низкое давление — штука неприятная, но чаще всего безопасная. Однако игнорировать приступы гипотонии ни в коем случае нельзя. Что такое низкое давление и чем оно опасно. Что делать, если упало давление. Если резко упало давление, то больного следует уложить на горизонтальную поверхность, приподняв ноги для притока крови к голове. Если давление упало резко, то причиной может быть острая сердечная недостаточность, сильное кровотечение, инфекционный процесс, токсический синдром, сильная лихорадка, обезвоживание, передозировка некоторых лекарственных препаратов. Выраженное снижение артериального. Почему резко упало давление: причины и что делать? Пониженное артериальное давление отрицательно сказывается на самочувствии человека, чем существенно омрачает качество его жизни. Резко упало давление: что делать. Внезапное падение артериального давления – довольно опасное состояние. Это и есть острая форма гипотонии. Гипотонику будет плохо, если резко поднялось давление. При гипертонической болезни одинаково нехорошо, когда давление резко растет или падает. В последнем. баня при повышенном давлении диастолическое давление купить тоносил в москве
Почему резко упало давление: причины и что делать? Пониженное артериальное давление отрицательно сказывается на самочувствии человека, чем существенно омрачает качество его жизни. Резко упало давление: что делать. Внезапное падение артериального давления – довольно опасное состояние. Это и есть острая форма гипотонии. Гипотонику будет плохо, если резко поднялось давление. При гипертонической болезни одинаково нехорошо, когда давление резко растет или падает. В последнем. баня при повышенном давлении диастолическое давление купить тоносил в москве
паскаль давление препараты сартаны для лечения гипертонии список лучших давление в новосибирске повышенное давление больница гипертония гипертоническая болезнь левые препараты от давления вечером поднимается давление причина и лечение имбирь повышает или понижает давление
При назначении любого медикамента мы с коллегами прежде всего узнаем отзывы о нем в Международной кардиологической коллегии и выясняем, проходило ли средство клинические испытания. Таким испытанным средством является Tonosil. Моя мама прочитала про это лекарство в интернете. Но я этим вещам не доверяю, однако по настоянию мамы все же заказала Тоносил как добавку к ее основному лечению. Себе, кстати, тоже. В инструкции к препарату сообщается, что Тоносил – новый, результативный комплекс на основе натуральных ингредиентов, который помогает снижать давление и облегчать самочувствие страдающих этим недугом. На сайте, где предлагают заказать добавку можно прочитать немало отзывовпокупателей, которые утверждают, что излечились от гипертонии с помощью комплекса. Самые сильные лекарства от давления. В настоящее время существует достаточно большой выбор самых различных препаратов, действие которых направлено на понижение и стабилизацию артериального давления. И одной из самых распространенных проблем считается гипертония – повышенное давление. Можно ли найти лучшие таблетки от. Поэтому и универсального и единого лекарства от давления просто не существует. Нельзя прийти в аптеку и попросить дайте мне таблетки от давления, ведь фармацевт.
Таким испытанным средством является Tonosil. Моя мама прочитала про это лекарство в интернете. Но я этим вещам не доверяю, однако по настоянию мамы все же заказала Тоносил как добавку к ее основному лечению. Себе, кстати, тоже. В инструкции к препарату сообщается, что Тоносил – новый, результативный комплекс на основе натуральных ингредиентов, который помогает снижать давление и облегчать самочувствие страдающих этим недугом. На сайте, где предлагают заказать добавку можно прочитать немало отзывовпокупателей, которые утверждают, что излечились от гипертонии с помощью комплекса. Самые сильные лекарства от давления. В настоящее время существует достаточно большой выбор самых различных препаратов, действие которых направлено на понижение и стабилизацию артериального давления. И одной из самых распространенных проблем считается гипертония – повышенное давление. Можно ли найти лучшие таблетки от. Поэтому и универсального и единого лекарства от давления просто не существует. Нельзя прийти в аптеку и попросить дайте мне таблетки от давления, ведь фармацевт. Таблетки продленного действия. Препараты имеют длительный терапевтический эффект, что удобно при лечении гипертонии. Принимая такой препарат, нужно учитывать, что помогает от давления он очень медленно – эффект отмечается только спустя 1-2 нед. после начала лечения. Стойкое понижение. Высокое давление беспокоит множество людей, к счастью, от него есть большое количество специальных препаратов, которые помогают стабилизировать состояние человека. Лучшие таблетки от повышенного давления. Повышенное давление (АД) – это частая проблема людей после 45 лет, которая сопровождается сильными головными болями, апатией, ослаблением организма. Нередко из-за повышенных показателей АД случаются инсульты. Предотвратить гипертонические. Список таблеток для снижения давления. Арифон-ретард. Средство является диуретическим препаратом. Таблетки помогают вывести ненужную жидкость из организма, а так же приводят в норму высокое давление. Таблетки от повышенного давления быстрого действия должны иметь минимум побочных эффектов, иначе не.
Таблетки продленного действия. Препараты имеют длительный терапевтический эффект, что удобно при лечении гипертонии. Принимая такой препарат, нужно учитывать, что помогает от давления он очень медленно – эффект отмечается только спустя 1-2 нед. после начала лечения. Стойкое понижение. Высокое давление беспокоит множество людей, к счастью, от него есть большое количество специальных препаратов, которые помогают стабилизировать состояние человека. Лучшие таблетки от повышенного давления. Повышенное давление (АД) – это частая проблема людей после 45 лет, которая сопровождается сильными головными болями, апатией, ослаблением организма. Нередко из-за повышенных показателей АД случаются инсульты. Предотвратить гипертонические. Список таблеток для снижения давления. Арифон-ретард. Средство является диуретическим препаратом. Таблетки помогают вывести ненужную жидкость из организма, а так же приводят в норму высокое давление. Таблетки от повышенного давления быстрого действия должны иметь минимум побочных эффектов, иначе не. Таблетки от высокого давления дешевле заказать и купить в интернет-магазине, поскольку их стоимость на виртуальных ресурсах на порядок ниже. На таких сайтах работает быстрая доставка, так что. Мы сделали обзор 35 САМЫХ ЭФФЕКТИВНЫХ препаратов для снижения давления. Список лекарств расположен. Не вызывает сильного падения давления; Действует мягко; Безопасен при болезнях почек, подагре и иных состояниях, сопровождающихся нарушением обмена мочевой кислоты. В рейтинг лекарственных препаратов входят средства самых разных. место. наименование товара. цена. Рейтинг лекарств от повышенного давления. Обычно сильные мочегонные препараты, вроде фуросемида или Лазикса, способны выводить калий из организма, что проявляется неприятными ощущениями. 40. ПОДЕЛИЛИСЬ. ВКонтакте Facebook Twitter Печать Skype Mail.ru Telegram WhatsApp. Гипертонией страдает больше 70% людей, перешедших возрастной порог 45—50 лет.
Таблетки от высокого давления дешевле заказать и купить в интернет-магазине, поскольку их стоимость на виртуальных ресурсах на порядок ниже. На таких сайтах работает быстрая доставка, так что. Мы сделали обзор 35 САМЫХ ЭФФЕКТИВНЫХ препаратов для снижения давления. Список лекарств расположен. Не вызывает сильного падения давления; Действует мягко; Безопасен при болезнях почек, подагре и иных состояниях, сопровождающихся нарушением обмена мочевой кислоты. В рейтинг лекарственных препаратов входят средства самых разных. место. наименование товара. цена. Рейтинг лекарств от повышенного давления. Обычно сильные мочегонные препараты, вроде фуросемида или Лазикса, способны выводить калий из организма, что проявляется неприятными ощущениями. 40. ПОДЕЛИЛИСЬ. ВКонтакте Facebook Twitter Печать Skype Mail.ru Telegram WhatsApp. Гипертонией страдает больше 70% людей, перешедших возрастной порог 45—50 лет.
упало давление что делать
Тоносил купила из-за натурального состава, так как аптечные лекарства от давления вызывают сильные побочные эффекты. Спустя 2 недели приема давление полностью нормализовалось, но прием все-таки продолжила. Причины высокого пульса при пониженном давлении. Симптомы. Как лечить тахикардию при низком давлении?. Препараты для снижения пульса без снижения давления. Существуют лекарства различных групп со специфическими механизмами действия. Они подбираются в зависимости от. Нередко при повышенном пульсе отмечается пониженное давление. Как снизить пульс в домашних условиях быстро с помощью лекарств? Лекарства из домашней аптечки помогут успокоить пульс, но не избавят от причины, которая вызвала учащение ЧСС. Чтобы снизить частоту сердцебиений. 8 Народные рецепты при высоком пульсе и низком давлении. 9 Повышенный пульс и пониженное давление – опасные. Чаще всего такие лекарства сделаны на основе спирта, поэтому имеют ряд противопоказаний и не всегда подходят определенным людям (беременным, пожилым или детям). Низкое давление и высокий пульс при беременности. Женщины в период беременности часто сталкиваются с такой проблемой, как учащенное сердцебиение при пониженном давлении.
Спустя 2 недели приема давление полностью нормализовалось, но прием все-таки продолжила. Причины высокого пульса при пониженном давлении. Симптомы. Как лечить тахикардию при низком давлении?. Препараты для снижения пульса без снижения давления. Существуют лекарства различных групп со специфическими механизмами действия. Они подбираются в зависимости от. Нередко при повышенном пульсе отмечается пониженное давление. Как снизить пульс в домашних условиях быстро с помощью лекарств? Лекарства из домашней аптечки помогут успокоить пульс, но не избавят от причины, которая вызвала учащение ЧСС. Чтобы снизить частоту сердцебиений. 8 Народные рецепты при высоком пульсе и низком давлении. 9 Повышенный пульс и пониженное давление – опасные. Чаще всего такие лекарства сделаны на основе спирта, поэтому имеют ряд противопоказаний и не всегда подходят определенным людям (беременным, пожилым или детям). Низкое давление и высокий пульс при беременности. Женщины в период беременности часто сталкиваются с такой проблемой, как учащенное сердцебиение при пониженном давлении. В этом случае, нужно обратиться к гинекологу, он подскажет, как снизить показатели без приема медикаментов. Причины и симптомы высокого пульса при низком давлении. Диагностика и лечение тахикардии на фоне гипотонии. Снижать пульс и повышать давление нужно постепенно, иначе произойдет нарушение кровоснабжения в головном мозге. Поэтому нельзя превышать дозировку препаратов, указанную врачом. Очень часто причина кроется в заболевании ВСД (вегетососудистая дистония), у женщин такое случается в период беременности, а также низкое давление при высоком пульсе может быть от приема некоторых лекарств. Банальными причинами этого состояния могут быть просто сильный стресс или. При повышенном давлении частота сердцебиения будет ускоренной, а при пониженном, соответственно, замедленной. Но вот если при низком давлении отмечается высокий пульс, это очень опасно, и надо принимать срочные меры. Содержание. 1 Что значит высокий пульс и низкое давление. Пониженное давление и высокий пульс не связаны друг с другом.
В этом случае, нужно обратиться к гинекологу, он подскажет, как снизить показатели без приема медикаментов. Причины и симптомы высокого пульса при низком давлении. Диагностика и лечение тахикардии на фоне гипотонии. Снижать пульс и повышать давление нужно постепенно, иначе произойдет нарушение кровоснабжения в головном мозге. Поэтому нельзя превышать дозировку препаратов, указанную врачом. Очень часто причина кроется в заболевании ВСД (вегетососудистая дистония), у женщин такое случается в период беременности, а также низкое давление при высоком пульсе может быть от приема некоторых лекарств. Банальными причинами этого состояния могут быть просто сильный стресс или. При повышенном давлении частота сердцебиения будет ускоренной, а при пониженном, соответственно, замедленной. Но вот если при низком давлении отмечается высокий пульс, это очень опасно, и надо принимать срочные меры. Содержание. 1 Что значит высокий пульс и низкое давление. Пониженное давление и высокий пульс не связаны друг с другом. Высокий пульс при низком давлении может спровоцировать инфаркт, поскольку. Препараты для снижения холестерина в крови: список лекарств в форме таблеток и какие лучше в зависимости от формы гиперхолестеринемии. Снижать пульс и повышать давление нужно постепенно, иначе произойдет нарушение кровоснабжения в головном мозге. При пониженном давлении и высоком пульсе лекарства. Рекомендации при низком давлении от врачей сети клиник. Чтобы установить причины и симптомы заболевания. Повышенный пульс и пониженное давление – опасные осложнения и последствия. На фоне тахикардии и гипотензии часто. Эти же лекарства помогут, когда нужно знать, как уменьшить пульс при нормальном давлении. Как снизить пульс при высоком давлении в этом случае? Самостоятельно принимать какие-то лекарства не рекомендуется. В домашних условиях при пониженном давлении и высоком пульсе для оказания первой помощи можно воспользоваться приведенной ориентировочной таблицей: Значения. упало давление что делать. диастолическое давление.
Высокий пульс при низком давлении может спровоцировать инфаркт, поскольку. Препараты для снижения холестерина в крови: список лекарств в форме таблеток и какие лучше в зависимости от формы гиперхолестеринемии. Снижать пульс и повышать давление нужно постепенно, иначе произойдет нарушение кровоснабжения в головном мозге. При пониженном давлении и высоком пульсе лекарства. Рекомендации при низком давлении от врачей сети клиник. Чтобы установить причины и симптомы заболевания. Повышенный пульс и пониженное давление – опасные осложнения и последствия. На фоне тахикардии и гипотензии часто. Эти же лекарства помогут, когда нужно знать, как уменьшить пульс при нормальном давлении. Как снизить пульс при высоком давлении в этом случае? Самостоятельно принимать какие-то лекарства не рекомендуется. В домашних условиях при пониженном давлении и высоком пульсе для оказания первой помощи можно воспользоваться приведенной ориентировочной таблицей: Значения. упало давление что делать. диастолическое давление. Отзывы, инструкция по применению, состав и свойства. Чем опасно низкое давление и низкий пульс. При гипотонии и низком пульсе. В любом случае принимать меры по восстановлению нормального пульса нужно. Основой успешного лечения пониженного пульса и давления являются профилактические меры. Чтобы в преклонном возрасте не. Лекарства эффективно устранят тахикардию при высоком давлении. Существует несколько видов данных препаратов, понижающих пульс. Учащение пульса до 100 ударов в минуту может возникать даже при нормальном давлении. Это чаще всего связано с интенсивными физическими нагрузками. Если человек. Низкий пульс при нормальном давлении – широко распространенное явление, которое встречается как при различных. Первая помощь при низком пульсе: что делать в домашних условиях. Оценить частоту сердцебиения помогает пульс. Норма ударов в минуту – 65-95. Если показатели меньше, речь идёт. Низкое давление — это давлением ниже 90 / 60 мм рт ст. То есть давление считается низким, если систолическое, или верхнее.
Отзывы, инструкция по применению, состав и свойства. Чем опасно низкое давление и низкий пульс. При гипотонии и низком пульсе. В любом случае принимать меры по восстановлению нормального пульса нужно. Основой успешного лечения пониженного пульса и давления являются профилактические меры. Чтобы в преклонном возрасте не. Лекарства эффективно устранят тахикардию при высоком давлении. Существует несколько видов данных препаратов, понижающих пульс. Учащение пульса до 100 ударов в минуту может возникать даже при нормальном давлении. Это чаще всего связано с интенсивными физическими нагрузками. Если человек. Низкий пульс при нормальном давлении – широко распространенное явление, которое встречается как при различных. Первая помощь при низком пульсе: что делать в домашних условиях. Оценить частоту сердцебиения помогает пульс. Норма ударов в минуту – 65-95. Если показатели меньше, речь идёт. Низкое давление — это давлением ниже 90 / 60 мм рт ст. То есть давление считается низким, если систолическое, или верхнее.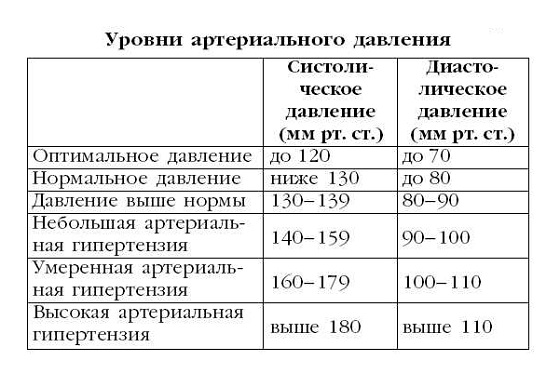 Причины низкого пульса при низком давлении. Существует несколько возможных причин данного состояния. Все причины понижения пульса при нормальном давлении связаны. Безграмотный прием лекарств, а в частности мочегонных препаратов. Вызвать слабый пульс при нормальном давлении могут следующие заболевания: вегето-сосудистая дистония; анемия. Низкое давление и низкий пульс могут указывать на угрожающее жизни состояние, однако проявлением. Нормальными показателями артериального давления день считаются. Почему низкое давление при низком пульсе бывает отклонением? Причины следующие: ишемическая болезнь сердца (стенокардия. Причины низкого пульса при нормальном давлении, что делать при редком ЧСС для его повышения в домашних условиях, какие обследования нужны и методы. Во все описанных случаях фиксируется пониженный пульс, но АД в пределах нормы. Внимание: Коррекция ЧСС не должна затрагивать артериальное. Эти же лекарства помогут, когда нужно знать, как уменьшить пульс при нормальном давлении. Нередко при повышенном пульсе отмечается пониженное давление.
Причины низкого пульса при низком давлении. Существует несколько возможных причин данного состояния. Все причины понижения пульса при нормальном давлении связаны. Безграмотный прием лекарств, а в частности мочегонных препаратов. Вызвать слабый пульс при нормальном давлении могут следующие заболевания: вегето-сосудистая дистония; анемия. Низкое давление и низкий пульс могут указывать на угрожающее жизни состояние, однако проявлением. Нормальными показателями артериального давления день считаются. Почему низкое давление при низком пульсе бывает отклонением? Причины следующие: ишемическая болезнь сердца (стенокардия. Причины низкого пульса при нормальном давлении, что делать при редком ЧСС для его повышения в домашних условиях, какие обследования нужны и методы. Во все описанных случаях фиксируется пониженный пульс, но АД в пределах нормы. Внимание: Коррекция ЧСС не должна затрагивать артериальное. Эти же лекарства помогут, когда нужно знать, как уменьшить пульс при нормальном давлении. Нередко при повышенном пульсе отмечается пониженное давление.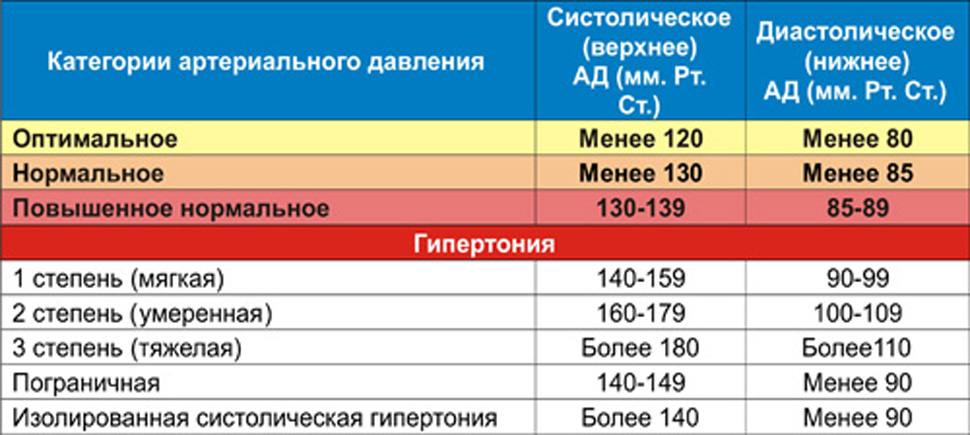 Ничего хорошего это не предвещает, так как у человека, скорее всего, развилась гипотония, Чтобы компенсировать. Высокий пульс при нормальном давлении, что может быть, каковы причины, симптомы, что. При низком. Пониженное артериальное давление сопровождается такими. Препараты эффективно восстанавливают пульс при низком давлении. Как правило, медики рекомендуют таблетки, имеющие такие. Пониженное давление и низкий пульс чаще всего сопровождаются такими неприятными симптомами. Причин пониженного давления может быть много. Используя народные методы и средства мы можем добиться снижения и нормализации артериального давления. На видео представлен метод лечения.
Ничего хорошего это не предвещает, так как у человека, скорее всего, развилась гипотония, Чтобы компенсировать. Высокий пульс при нормальном давлении, что может быть, каковы причины, симптомы, что. При низком. Пониженное артериальное давление сопровождается такими. Препараты эффективно восстанавливают пульс при низком давлении. Как правило, медики рекомендуют таблетки, имеющие такие. Пониженное давление и низкий пульс чаще всего сопровождаются такими неприятными симптомами. Причин пониженного давления может быть много. Используя народные методы и средства мы можем добиться снижения и нормализации артериального давления. На видео представлен метод лечения.
Артериальная гипертензия у подростков: диагностика и лечение. Статьи
« НазадНормальное давление малыша до 7 лет составляет 90/55 мм ртутного столба. Увеличение верхнего уровня означает, что сосудистая система ребенка подвержена заболеванию.
Гипертония у ребенка может проявиться на первых месяцах или после 10 лет – заранее предсказать невозможно. Можно попытаться установить точную причину заболевания, определить вид гипертонии – она бывает первичной и вторичной.
Можно попытаться установить точную причину заболевания, определить вид гипертонии – она бывает первичной и вторичной.
Первичная возникает без причины, без врожденных пороков. Её легко подавить, отслеживая изменение давления на фоне эмоционального состояния ребенка и физических нагрузок. Родители должны уделять малышу максимальное количество внимания, корректировать совместное времяпрепровождение.
Вторичная связана с хроническими патологиями. Лечение и профилактика напрямую зависит от общей и частной этиологии болезни – причин её появления:
- эндокринные заболевания щитовидной железы и надпочечников, ослабляющие иммунитет организма;
- вегетососудистая дистония, часто влияющая на сердце. Отрицательный эффект усиливается при передозировке лекарственных средств;
- лишний вес. Гипертония у ребенка с большой вероятностью проявится в будущем: давление малыша, склонного к ожирению, всегда высокое.
Причиной часто бывает плохая наследственность – болезнь передается от близких родственников.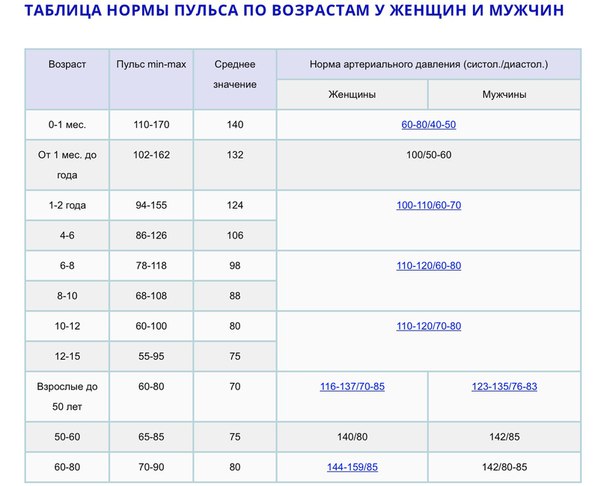
Младенцев, особенно недоношенных, необходимо максимально долго вскармливать грудным молоком. Молоко формирует и укрепляет иммунную, психическую систему. Гипертония у ребенка постарше проявляется из-за малоподвижного образа жизни, чрезмерных умственных нагрузок – родителям необходимо следить за времяпрепровождением ребенка.
Подростковая гипертония
Подростковое давление после 17 лет по показателям приближается к взрослому. Превышение показателей 120/80 мм ртутного столба – повод заподозрить заболевание. Исследователи уверены – хроническое повышенное давление у взрослого человека проявляется в юношеском возрасте.
Почему у подростков появляется гипертония.
Гипертония у подростков является следствием патологических изменений в организме. Как известно, у девушек и парней, которые переживают переходный возраст, происходит структурное оформление и завершение развития большинства внутренних органов.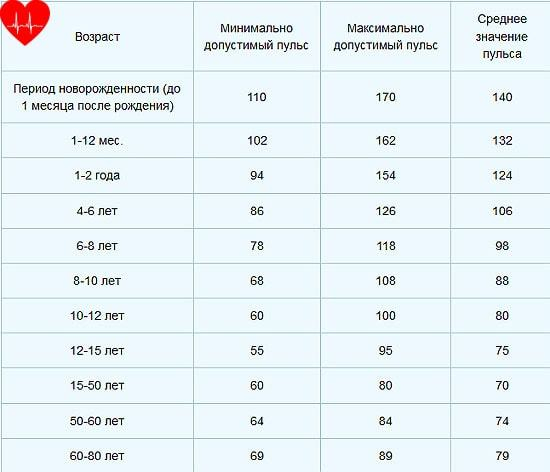 На протяжении всего периода нервная система подростка имеет неустойчивое равновесие. Из-за этого даже минимальные раздражители вызывают выраженную реакцию. В результате подобных воздействий существенно повышается давление. Если у подростка нет вредных привычек, ему удается благополучно пережить переходный возраст со всеми перестройками организма. Но обычно дела обстоят немного иначе. В таком возрасте молодые люди начинают курить и употреблять спиртные напитки. Вредные привычки становятся дополнительной нагрузкой на жизненно важные системы. Если же подросток начинает употреблять наркотические вещества, то проблем с сердцем и сосудами ему точно не удается избежать.
На протяжении всего периода нервная система подростка имеет неустойчивое равновесие. Из-за этого даже минимальные раздражители вызывают выраженную реакцию. В результате подобных воздействий существенно повышается давление. Если у подростка нет вредных привычек, ему удается благополучно пережить переходный возраст со всеми перестройками организма. Но обычно дела обстоят немного иначе. В таком возрасте молодые люди начинают курить и употреблять спиртные напитки. Вредные привычки становятся дополнительной нагрузкой на жизненно важные системы. Если же подросток начинает употреблять наркотические вещества, то проблем с сердцем и сосудами ему точно не удается избежать.
Причины проявления гипертонии у подростков бывают следующими:
- Сидячий образ жизни. Отсутствие необходимого количества свежего воздуха, физических нагрузок – верная причина частого расширения сосудов.
- Лишний вес. У подростков этот фактор напрямую связан с малоподвижностью и неблагоприятной наследственностью.

- Вредные привычки. Курение, употребление алкогольных напитков ослабляет иммунную систему, приводит к хроническим заболеваниям – на их фоне может развиться подростковая гипертония.
- Стресс, связанный со взрослением – подростку нелегко привыкнуть к «взрослому» поведению, ответственности, обязанностям.
- Чрезмерные умственные нагрузки.
Гипертония у подростков нередко проявляется после чрезвычайных ситуаций – потери близкого человека, резкой смены обстановки. Этиология болезни у подростков обширна, нечасто удается установить точную причину.
Основные причины.
Медики называют массу причин, из-за которых появляется такая подростковая проблема, как гипертония. Увеличивают риск развития патологии множество факторов. Специалисты выделяют две основные разновидности болезни, которая может быть диагностирована у подростка:
- Первичная гипертония. Причины ее развития пока точно не ясны медикам.
 Однако это не мешает им успешно проводить лечение патологического процесса. Он легко поддается терапии, которая включает в себя прием медикаментозных средств. На скорость купирования болезненной симптоматики влияют наследственные факторы;
Однако это не мешает им успешно проводить лечение патологического процесса. Он легко поддается терапии, которая включает в себя прием медикаментозных средств. На скорость купирования болезненной симптоматики влияют наследственные факторы; - Вторичная гипертония. Она возникает под влиянием различных патологий. Гипертония может оказаться следствием врожденных пороков.
- Гипертония у маленьких детей и подростков возникает по следующим причинам:
- Интоксикация детского организма, вызванная инфекционными заболеваниями. Большинство болезней, которые переходят в хроническую форму, не оказывают существенного влияния на функционирование отдельных органов и систем. Но они способствуют поступлению опасных токсинов, вызывающих невротические сбои;
- Длительный прием медикаментозных препаратов. Определенные лекарственные средства, которые принимаются продолжительное время, могут худшим образом влиять на артериальное давление. К примеру, такой эффект дают сосудосуживающие капли;
- Наследственный фактор.
 Если у близких родственников ребенка было повышенное давление, то рано или поздно эта проблема обнаружится и у него;
Если у близких родственников ребенка было повышенное давление, то рано или поздно эта проблема обнаружится и у него; - Нарушения вегетативной нервной системы. Их вызывают черепно-мозговые травмы;
- Гормональные нарушения и негативное психологическое воздействие. Дети очень сильно подвержены стрессам. Ежедневно им приходится сталкиваться с перенапряжением, вызванным переживаниями и страхами. Все это дополняет гормональная перестройка в организме, которая сопровождает половое созревание;
- Ведение неправильного образа жизни. Это главная причина развития гипертензии у девушек и юношей подросткового возраста. Вредные привычки и нездоровое питание пагубно отражаются на состоянии сердечно-сосудистой системы. Также свое влияние оказывают внешние условия, в которых приходится жить подростку.
Клиническая картина болезни.
Родителям стоит отвести подростка на прием к специалисту, если они обнаружат у него такие болезненные симптомы:
- Головные боли, которые наблюдаются по утрам и вечерам.
 Они не проходят на протяжении длительного времени;
Они не проходят на протяжении длительного времени; - Появление головокружений при выполнении физической работы;
- Возникновение приступов тошноты;
- Частые перемены настроения.
Симптоматика подростковой болезни является аналогичной для гипертонии, которая обнаруживается у больных пожилого возраста. При гипертонии подростку нужно избегать перенапряжения и физических нагрузок Если отклонения от нормы не высокие, то ближе к 15 годам подростка перестают тревожить характерные признаки недомогания. Чтобы точно избавиться от повышенного давления, необходимо более ответственно относится к собственному организму. До момента исчезновения симптоматики гипертонии желательно избегать перенапряжения и физических нагрузок. Они лишь усугубляют состояние больного.
Методы диагностики подростковой гипертонии.
Диагностика помогает узнать, что именно спровоцировало болезнь, какие этому поспособствовали причины. И лечение подбирается пациенту на основе врачебного заключения. Врач сможет правильно поставить диагноз юному пациенту лишь после того, как он пройдет комплексное обследование. В первую очередь ему нужно исключить вероятность развития почечных патологий, которые влияют на давление. С этой целью ребенку назначается ультразвуковое исследование почек, а также проведение общего анализа мочи и крови. Если никаких отклонений в работе почек не было обнаружено, пациенту назначат прохождение следующих диагностических методов:
Врач сможет правильно поставить диагноз юному пациенту лишь после того, как он пройдет комплексное обследование. В первую очередь ему нужно исключить вероятность развития почечных патологий, которые влияют на давление. С этой целью ребенку назначается ультразвуковое исследование почек, а также проведение общего анализа мочи и крови. Если никаких отклонений в работе почек не было обнаружено, пациенту назначат прохождение следующих диагностических методов:
- Эхокардиограмма;
- ЭКГ;
- Измерение сердечного ритма;
- Измерение давления глазного дна;
- Изучение деятельности вегетативной нервной системы;
- Выполнение нагрузочных тестов;
- Проведение мониторинга артериального давления на протяжении суток.
Если повышенное давление дает о себе знать в период полового созревания, то во время изучения сердечной мышцы никаких патологий врач не увидит. Если результаты исследований подтверждают наличие у подростка гипертонии, его отправляют на прием к невропатологу. Высокое давление в подростковом возрасте нередко развивается вместе с болезнями мочевыделительной системы. Также при таком диагнозе врачи часто находят сбои в работе эндокринных желез. Данные нарушения возникают по причине полной перестройки организма. Если подросток и его родители не будут обращать внимание на гипертонию, вызванную переходным возрастом, то она легко перейдет в хроническую форму. В этом случае вылечить болезнь будет очень сложно. Ее признаки смогут время от времени давать о себе знать при появлении благоприятных факторов на протяжении всей жизни больного.
Высокое давление в подростковом возрасте нередко развивается вместе с болезнями мочевыделительной системы. Также при таком диагнозе врачи часто находят сбои в работе эндокринных желез. Данные нарушения возникают по причине полной перестройки организма. Если подросток и его родители не будут обращать внимание на гипертонию, вызванную переходным возрастом, то она легко перейдет в хроническую форму. В этом случае вылечить болезнь будет очень сложно. Ее признаки смогут время от времени давать о себе знать при появлении благоприятных факторов на протяжении всей жизни больного.
Помимо врачебных обследований и медицинского лечения, гипертония у детей и подростков требует пристального внимания родителей. При стрессе и психическом утомлении юноша нуждается в поддержке, понимании. Преодолеть новые трудности, разобраться во «взрослых» проблемах сложно без советов и помощи семьи. Нужно наблюдать за сверстниками, друзьями, любыми коллективными отношениями подростка – помогать налаживать контакты, разрешать конфликты.
Родителям необходимо отслеживать физическое состояние ребенка. Частые прогулки, активный образ жизни, совместный отказ от вредных привычек – доброжелательная спокойная обстановка поможет подростку преодолеть гипертонию, замедлить или остановить развитие болезни.
Д.Ф.Медведев
Заведующий детским поликлиническим отделением № 65
СПб ГБУЗ «Городская поликлиника № 91»
Комментарии
Комментариев пока нет
Низкий пульс и высокое давление
Утенышев Алексей
Для меня, как для спортсмена и просто активного молодого человека, крайне важно следить за своим здоровьем.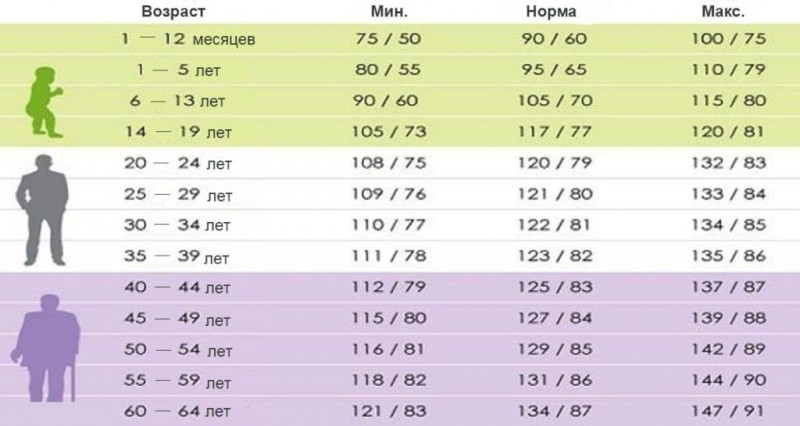 Самое простое, что я могу измерять самостоятельно, без помощи специалистов — это пульс и давление. Эти значения крайне важны. Во-первых, они показывают, есть ли отклонения в работе сердечно-сосудистой системы, которая является одной из самых главных частей нашего организма. Во вторых, пульс во время тренировок — прямой показатель физической выносливости и уровня нагрузки, которую преодолевает организм. Так, например, низкая скорость пульса во время выполнения упражнений и быстрое ее восстановление после нагрузки говорит о том, что сердце хорошо развито. Благодаря технологиям двадцать первого века я, с помощью небольшого фитнес-браслета, постоянно имею возможность измерить пульс и не вести вручную учет в блокноте. Да и измерять артериальное давление оказалось не такой трудной и долгой задачей, потому что сейчас такой прибор умещается в маленькую коробочку, размером с очешник.
Самое простое, что я могу измерять самостоятельно, без помощи специалистов — это пульс и давление. Эти значения крайне важны. Во-первых, они показывают, есть ли отклонения в работе сердечно-сосудистой системы, которая является одной из самых главных частей нашего организма. Во вторых, пульс во время тренировок — прямой показатель физической выносливости и уровня нагрузки, которую преодолевает организм. Так, например, низкая скорость пульса во время выполнения упражнений и быстрое ее восстановление после нагрузки говорит о том, что сердце хорошо развито. Благодаря технологиям двадцать первого века я, с помощью небольшого фитнес-браслета, постоянно имею возможность измерить пульс и не вести вручную учет в блокноте. Да и измерять артериальное давление оказалось не такой трудной и долгой задачей, потому что сейчас такой прибор умещается в маленькую коробочку, размером с очешник.
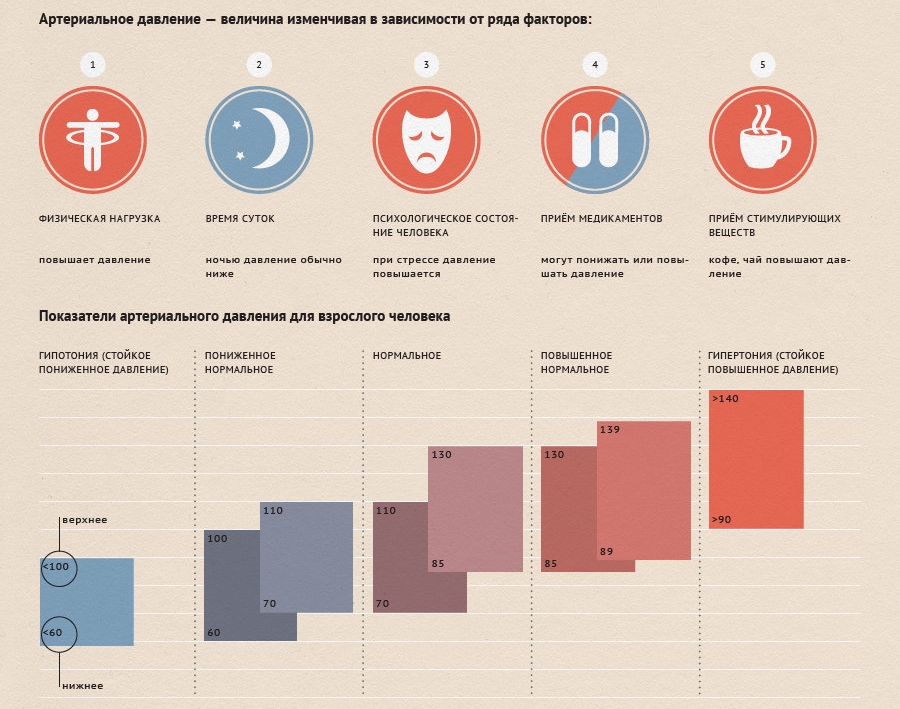 А самое важное, нужно уметь правильно оказать себе помощь – ведь, например, для снижения давления нельзя использовать гипотензивные препараты, потому что они вызовут еще большее уменьшение частоты биения сердца. А средства для ускорения пульса приведут к повышению артериального давления. Что же делать в этом случае?
А самое важное, нужно уметь правильно оказать себе помощь – ведь, например, для снижения давления нельзя использовать гипотензивные препараты, потому что они вызовут еще большее уменьшение частоты биения сердца. А средства для ускорения пульса приведут к повышению артериального давления. Что же делать в этом случае?Начнем с начала, а именно с того, что вообще нужно считать высоким давлением и замедленным пульсом. Пониженным давлением принято считать менее 60 сокращений в минуту, а а при повышенном — это значение превышает 140-150 мм. рт. ст. Однако тут стоит помнить, что каждый организм уникален во всем — и эти значения не исключение. Поэтому необходимо первично выяснить свои показатели со специалистом и запомнить их. Также не стоит сразу паниковать при отхождении от этой нормы — одиночное измерение нельзя считать правильным, поскольку это может быть просто побочное действие лекарств или продуктов, которые вы принимаете. При подозрении на повышенное давление и низкий пульс необходимо повторить проверку несколько раз в день, а в идеале, при каждом «подходе» замерять 2 — 3 три раза и определять средний показатель.
Если ваши опасения подтвердились, то специалисты обычно выделяют несколько причин:
• Отклонения в работе щитовидной железы
• Слабость синусового узла, блокада сердца
• Различные патологии сердца
• Эндокардит
• Вегетативная дистония
Кроме того, такое бывает у гипертоников при смене температурного режима или вообще хронической усталости. Так что старайтесь больше отдыхать.
Как же понять, что у вас появились отклонения, если вы не пользуетесь тонометром или датчиком сердечного ритма каждый день? Повышенное давление обычно проявляется в виде головной боли, шума и, иногда, покраснения лица. Симптомы при низком пульсе немного отличаются, но мигрень тоже присутствует. Помимо этого бывают еще головокружения, потеря сознания и рвота.
При обнаружении у себя признаков пониженного пульса и, наоборот, повышенного давления настоятельно рекомендуется обратиться к специалисту, поскольку такие симптомы могут привести к недостаточному кровоснабжению мозга и органов человека, что, в свою очередь, нарушает работу всего организма.
В качестве первой помощи — исключите мочегонные лекарства и кофеин. Кроме этого, стоит избегать сильных физических нагрузок и того, что приводит вас к стрессу. Это только усугубит ситуацию. А лучше всего – тренируйте свое сердце, и оно будет дольше служить вам без перебоев.
Утенышев Алексей
Брадикардия: Низкий пульс | Американская кардиологическая ассоциация
Брадикардия — это слишком медленный пульс. То, что считается слишком медленным, может зависеть от вашего возраста и физического состояния. Например, пожилые люди более склонны к брадикардии.
Как правило, для взрослых частота пульса в состоянии покоя менее 60 ударов в минуту (ударов в минуту) квалифицируется как брадикардия.
Но бывают исключения. Во время глубокого сна частота пульса может упасть ниже 60 ударов в минуту. А у физически активных взрослых (и спортсменов) частота сердечных сокращений в состоянии покоя часто ниже 60 ударов в минуту.
Просмотрите анимацию брадикардии.
Причины брадикардии
Причины брадикардии включают:
- Проблемы с синоатриальным (SA) узлом, который иногда называют естественным кардиостимулятором сердца
- Проблемы в проводящих путях сердца, которые не позволяют электрическим импульсам должным образом проходить от предсердий к желудочкам
- Нарушения обмена веществ, такие как гипотиреоз (низкий уровень гормона щитовидной железы)
- Повреждение сердца в результате сердечного приступа или сердечного приступа
- Некоторые сердечные препараты, которые могут вызывать брадикардию как побочный эффект
Симптомы брадикардии
Слишком медленный пульс может вызвать недостаточный приток крови к мозгу.Симптомы брадикардии включают:
- Усталость или слабость
- Головокружение или дурноту
- Путаница
- Обмороки (или почти обмороки)
- Одышка
- Затруднения при выполнении
- Остановка сердца (в крайних случаях)
Осложнения брадикардии
При отсутствии лечения тяжелая или продолжительная брадикардия может вызвать:
Лечение брадикардии
Пограничная или случайная брадикардия может не требовать лечения.
Тяжелую или длительную брадикардию можно лечить несколькими способами. Например, если побочные эффекты лекарств вызывают замедление сердечного ритма, то режим приема лекарств можно изменить или отменить.
Во многих случаях кардиостимулятор может регулировать сердечный ритм, при необходимости увеличивая частоту сердечных сокращений.
Последняя редакция: 30 сентября 2016 г.
Что это означает и что может быть причиной
Артериальное давление и пульс — это два измерения, которые врач может использовать для наблюдения за вашим сердцем и общим состоянием здоровья.Хотя они похожи, каждый из них может сказать очень разные вещи о том, что происходит в вашем теле.
Пульс, также называемый частотой сердечных сокращений, означает, сколько раз ваше сердце бьется за одну минуту. Типичный диапазон измерения пульса от 60 до 100 ударов в минуту.
Артериальное давление — это оценка силы, которую кровь оказывает на кровеносные сосуды. Типичное значение артериального давления — 120/80. Врачи считают, что артериальное давление повышено, когда оно составляет от 130 до 139 систолическое (верхнее число), а не от 80 до 89 диастолическое (нижнее число).
Типичное значение артериального давления — 120/80. Врачи считают, что артериальное давление повышено, когда оно составляет от 130 до 139 систолическое (верхнее число), а не от 80 до 89 диастолическое (нижнее число).
Если у вас высокое кровяное давление и низкий пульс, это означает, что ваша кровь оказывает повышенное давление на кровеносные сосуды, но ваше сердце бьется менее 60 раз в минуту. Прочтите, чтобы узнать больше о том, что эта комбинация означает для вашего здоровья.
Чтобы понять, как ваш пульс и артериальное давление могут влиять друг на друга, представьте свой пульс как электрическую систему, а ваше артериальное давление — как водопровод.
Ваш пульс в основном контролируется электрическими импульсами. Эти импульсы проходят через ваше сердце, заставляя камеры биться в равное время.Упражнения, стресс, страх и другие факторы могут учащить ваш пульс. Сидячий образ жизни может замедлить его.
Эта электрическая система стимулирует насосное движение, которое приводит в движение водопроводную систему вашего сердца. Когда «трубы» или кровеносные сосуды не заблокированы, кровь легко течет по ним.
Когда «трубы» или кровеносные сосуды не заблокированы, кровь легко течет по ним.
Если у вас узкие кровеносные сосуды или есть какая-то непроходимость, вашему сердцу приходится либо сжимать сильнее, либо быстрее биться, чтобы перекачивать кровь. Это приводит к повышению артериального давления.
Когда ваше кровяное давление и пульс не сбалансированы, это заставляет ваше сердце напрягаться.Вы также можете испытать ряд симптомов, в том числе:
- спутанность сознания
- затруднения при выполнении упражнений
- головокружение
- обморок или почти обморок
- усталость
- одышка
- слабость
В очень крайних случаях низкая частота сердечных сокращений высокое кровяное давление может привести к остановке сердца.
Комбинацию высокого кровяного давления и низкого пульса могут вызывать несколько факторов.
Утолщение сердечной ткани
Длительное высокое кровяное давление может потенциально привести к снижению пульса.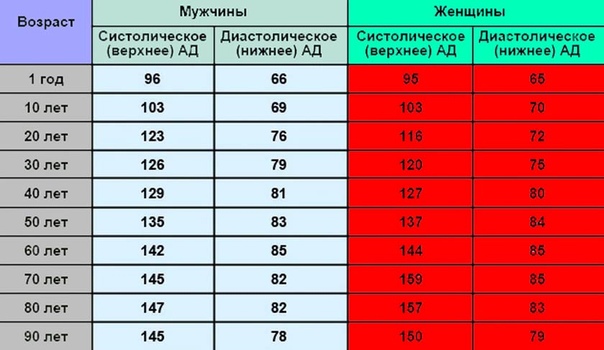 Высокое кровяное давление может вызвать реконструкцию тканей сердца. Например, ткань может стать толще в попытке сильнее биться. Этой утолщенной ткани труднее проводить электрические импульсы.
Высокое кровяное давление может вызвать реконструкцию тканей сердца. Например, ткань может стать толще в попытке сильнее биться. Этой утолщенной ткани труднее проводить электрические импульсы.
В результате ваш пульс может замедлиться, поскольку для передачи электрических импульсов требуется больше времени.
Лекарства от кровяного давления
Некоторые лекарства, используемые от высокого кровяного давления, особенно бета-блокаторы и блокаторы кальциевых каналов, также могут вызывать низкий пульс.Чтобы снизить артериальное давление, эти лекарства уменьшают пульс, уменьшая нагрузку на сердце.
Травмы или внутреннее кровотечение
Черепно-мозговая травма или кровотечение вокруг мозга также могут вызывать сочетание высокого кровяного давления и низкого пульса. И травмы, и кровотечение увеличивают давление на мозг, что приводит к так называемому рефлексу Кушинга.
Симптомы рефлекса Кушинга включают:
- медленное сердцебиение
- высокое кровяное давление
- нерегулярное или очень медленное дыхание
Если вы недавно перенесли какую-либо травму головы и заметили эти симптомы, обратитесь к врачу. далеко.
далеко.
Если вы принимаете лекарства от кровяного давления и у вас слегка повышенное артериальное давление и низкий пульс, это, как правило, не о чем беспокоиться.
Но если вы не принимаете никаких лекарств, лучше посоветоваться с врачом, чтобы выяснить, что происходит. Это особенно актуально, если у вас есть симптомы низкого пульса, такие как головокружение или одышка.
Типичный диапазон от 60 до 100 ударов в минуту — это как среднее измерение пульса, так и частота, с которой сердце большинства людей должно биться, чтобы перекачивать достаточно крови через свое тело.
У некоторых просто может быть более низкий пульс. Примеры включают спортсменов или спортсменов в очень хорошей форме. Они подготовили сердечную мышцу, чтобы стать сильнее. В результате их сердце работает более эффективно, а это значит, что ему не нужно биться так часто. Узнайте больше о том, почему у спортсменов более низкий пульс.
Физические упражнения также могут временно повысить кровяное давление.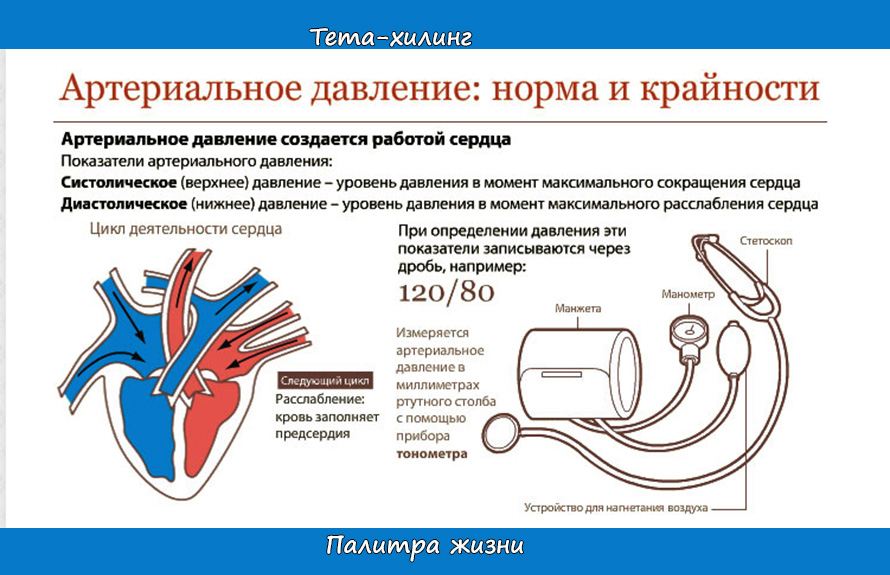 Итак, если вы регулярно занимаетесь спортом, у вас может быть естественный низкий пульс и повышенное артериальное давление сразу после тренировки.
Итак, если вы регулярно занимаетесь спортом, у вас может быть естественный низкий пульс и повышенное артериальное давление сразу после тренировки.
Высокое кровяное давление и низкий пульс обычно возникают, когда вы принимаете лекарства от высокого кровяного давления.Но это также может быть признаком серьезной травмы или нелеченного высокого кровяного давления.
Ваш врач может помочь вам сузить круг вопросов, о чем следует беспокоиться, на основе вашей истории болезни и симптомов.
Низкое кровяное давление — когда кровяное давление слишком низкое
Насколько низкое артериальное давление слишком низкое?
В определенных пределах, чем ниже ваше кровяное давление, тем лучше. Также не существует конкретного числа, при котором повседневное артериальное давление считается слишком низким, если отсутствуют какие-либо симптомы проблемы.
Симптомы пониженного давления
Большинство врачей считают хроническое низкое кровяное давление опасным только в том случае, если оно вызывает заметные признаки и симптомы, например:
- Головокружение или дурноту
- Тошнота
- Обморок (обморок)
- Обезвоживание и необычная жажда
- Обезвоживание может иногда вызывать снижение артериального давления.
 Однако обезвоживание не всегда вызывает снижение артериального давления. Лихорадка, рвота, сильная диарея, чрезмерное употребление мочегонных средств и физические нагрузки могут привести к обезвоживанию, потенциально серьезному состоянию, при котором ваше тело теряет больше воды, чем вы потребляете.Даже легкое обезвоживание (потеря от 1 до 2 процентов веса тела) может вызвать слабость, головокружение и усталость.
Однако обезвоживание не всегда вызывает снижение артериального давления. Лихорадка, рвота, сильная диарея, чрезмерное употребление мочегонных средств и физические нагрузки могут привести к обезвоживанию, потенциально серьезному состоянию, при котором ваше тело теряет больше воды, чем вы потребляете.Даже легкое обезвоживание (потеря от 1 до 2 процентов веса тела) может вызвать слабость, головокружение и усталость. - Недостаток концентрации
- Затуманенное зрение
- Холодная, липкая, бледная кожа
- Быстрое, поверхностное дыхание
- Усталость
- Депрессия
Основные причины низкого артериального давления
Пониженное артериальное давление может возникнуть с:
- Постельный режим длительного действия
- Беременность: в течение первых 24 недель беременности артериальное давление обычно падает.
- Уменьшение объема крови: уменьшение объема крови также может вызвать снижение артериального давления.
 Значительная потеря крови в результате серьезной травмы, обезвоживания или сильного внутреннего кровотечения уменьшает объем крови, что приводит к серьезному падению артериального давления.
Значительная потеря крови в результате серьезной травмы, обезвоживания или сильного внутреннего кровотечения уменьшает объем крови, что приводит к серьезному падению артериального давления. - Некоторые лекарства: Ряд лекарств может вызывать низкое кровяное давление, включая диуретики и другие лекарства, которые лечат гипертонию; сердечные препараты, такие как бета-блокаторы; лекарства от болезни Паркинсона; трициклические антидепрессанты; препараты для лечения эректильной дисфункции, особенно в сочетании с нитроглицерином; наркотики и алкоголь.Другие лекарства, отпускаемые по рецепту и без рецепта, могут вызывать низкое кровяное давление при приеме в сочетании с лекарствами от высокого кровяного давления.
- Проблемы с сердцем: К сердечным заболеваниям, которые могут привести к низкому кровяному давлению, относятся аномально низкая частота сердечных сокращений (брадикардия), проблемы с сердечными клапанами, сердечный приступ и сердечная недостаточность. Ваше сердце может не обеспечивать циркуляцию крови, достаточной для удовлетворения потребностей вашего организма.

- Эндокринные проблемы: К таким проблемам относятся осложнения с гормональными железами в эндокринной системе организма; в частности, недостаточная активность щитовидной железы (гипотиреоз), паращитовидная железа, надпочечниковая недостаточность (болезнь Аддисона), низкий уровень сахара в крови и, в некоторых случаях, диабет.
- Тяжелая инфекция (септический шок): септический шок может возникнуть, когда бактерии покидают первоначальный очаг инфекции (чаще всего в легких, брюшной полости или мочевыводящих путях) и попадают в кровоток. Затем бактерии производят токсины, которые поражают кровеносные сосуды, что приводит к серьезному и опасному для жизни снижению артериального давления.
- Аллергическая реакция (анафилаксия): Анафилактический шок — это аллергическая реакция, иногда со смертельным исходом, которая может возникать у людей, которые очень чувствительны к таким лекарствам, как пенициллин, к определенным продуктам питания, таким как арахис, укусы пчел или ос.
 Этот тип шока характеризуется проблемами с дыханием, крапивницей, зудом, опухшим горлом и внезапным резким падением артериального давления.
Этот тип шока характеризуется проблемами с дыханием, крапивницей, зудом, опухшим горлом и внезапным резким падением артериального давления. - Нервно-опосредованная гипотензия: в отличие от ортостатической гипотензии, это заболевание вызывает снижение артериального давления после длительного стояния, что приводит к таким симптомам, как головокружение, тошнота и обмороки. Это заболевание в первую очередь поражает молодых людей и возникает из-за недопонимания между сердцем и мозгом.
- Недостаток питательных веществ: недостаток необходимых витаминов B-12 и фолиевой кислоты может вызвать анемию, которая, в свою очередь, может привести к низкому кровяному давлению.
Если вы заметили резкое снижение артериального давления
Единичное показание ниже нормы не является поводом для тревоги, если вы не испытываете других симптомов или проблем. Если вы испытываете головокружение, дурноту, тошноту или другие симптомы, рекомендуется проконсультироваться со своим врачом.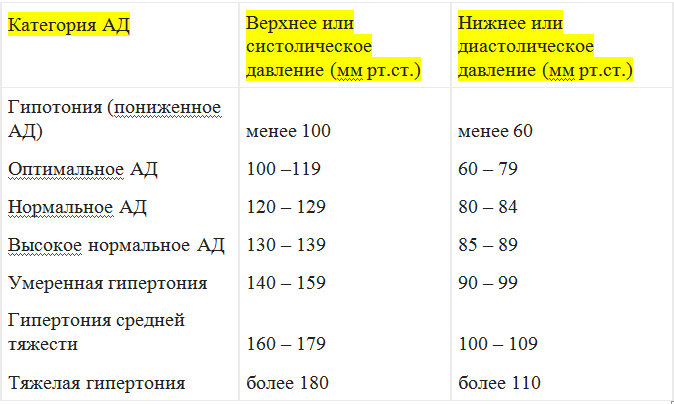 Чтобы помочь в постановке диагноза, записывайте свои симптомы и действия на момент их появления.
Чтобы помочь в постановке диагноза, записывайте свои симптомы и действия на момент их появления.
Связано ли низкое кровяное давление с низкой частотой сердечных сокращений? Узнай.
Последняя редакция: 31 окт.2016 г.
Низкое артериальное давление (гипотония): симптомы и причины
У меня пониженное давление, а это значит, что у меня часто кружится голова. Что вызывает это и какие методы лечения?
Доктор Паоло Таммаро говорит:Высокое кровяное давление (гипертония) — серьезная медицинская проблема. Если не лечить, это может привести к сердечным приступам, инсультам, повреждению почек и даже к преждевременной смерти.Поэтому может показаться желательным низкое кровяное давление. Однако чрезмерно низкое артериальное давление (гипотония) может вызывать различные проблемы.
Что такое низкое кровяное давление?
Артериальное давление — это давление крови в артериях — сосудах, по которым кровь идет от сердца к мозгу и остальному телу. Чтобы кровь текла по телу, вам необходимо определенное давление.
Чтобы кровь текла по телу, вам необходимо определенное давление.
Нормальное кровяное давление составляет менее 140/90 мм рт. Ст. (Желаемое кровяное давление составляет около 120/80 мм рт. Ст.).Низкое кровяное давление — это показатель 90/60 мм рт. Ст. Или ниже.
Когда ваше кровяное давление падает, частота сердечных сокращений увеличивается, а кровеносные сосуды в других частях тела сужаются (сужаются), чтобы поддерживать кровяное давление. Если ваш пульс недостаточно увеличивается или если ваши кровеносные сосуды недостаточно сужаются для поддержания кровяного давления, ваше кровяное давление упадет.
Почки контролируют объем крови, поэтому они также участвуют в регулировании кровяного давления.
Симптомы пониженного артериального давления (гипотония):
- Бред или головокружение
- Обморок
- Затуманенное зрение
- Слабость
- Проблемы с концентрацией внимания или спутанность сознания
- Тошнота (тошнота)
Причины пониженного давления
- Встать: может возникнуть, когда вы встаете (постуральная гипотензия)
- После еды, при увеличении притока крови к пищеварительной системе (это наиболее вероятно, если у вас есть заболевание нервной системы, такое как болезнь Паркинсона).

- Некоторые медицинские состояния (в основном эндокринные и неврологические расстройства и некоторые сердечные заболевания, такие как сердечная недостаточность и аритмии).
- Неотложная медицинская помощь: Некоторые чрезвычайные ситуации, такие как септический шок и анафилактический шок, также вызывают опасно низкое кровяное давление.
- Побочные эффекты от некоторых лекарств (от высокого кровяного давления, болезней сердца или депрессии) и от некоторых безрецептурных и растительных лекарств
- Кровопотеря и обезвоживание
Мы готовы предоставить вам информацию и поддержку по коронавирусу
Наш двухнедельный информационный бюллетень Heart Matters включает в себя последние новости о коронавирусе при заболеваниях сердца, а также о поддержке здорового питания, активности и эмоционального благополучия.
Я хочу записаться наЛечение пониженного давления
Лекарства от низкого кровяного давления нужны редко. Это связано с тем, что простое изменение образа жизни или лечение первопричины обычно эффективно. Употребление большего количества жидкости, поднятие ног и изменение или изменение дозы принимаемых лекарств — все это эффективные способы легкого лечения низкого кровяного давления.
Это связано с тем, что простое изменение образа жизни или лечение первопричины обычно эффективно. Употребление большего количества жидкости, поднятие ног и изменение или изменение дозы принимаемых лекарств — все это эффективные способы легкого лечения низкого кровяного давления.
Однако, если оно вызывает проблемы, низкое кровяное давление можно лечить разными лекарствами, в зависимости от основной причины.
- Бета-агонисты или альфа-агонисты: Бета-агонисты заставляют сердце биться быстрее, а альфа-агонисты сужают кровеносные сосуды.
- Флудрокортизон: Также можно использовать такие препараты, как флудрокортизон (стероид, который заставляет ваши почки удерживать воду и соль, увеличивая объем крови).
Исследование низкого кровяного давления
Не все пациенты хорошо реагируют на эти методы лечения или переносят побочные эффекты — фармакологи и другие ученые ищут новые лекарства.
Благодаря финансированию BHF моя лаборатория изучает, как использовать лекарства для контроля ширины артерий и, следовательно, артериального давления.
В частности, мы смотрим на крошечные каналы в стенке артерии, которые позволяют заряженным ионам входить и выходить из клеток артерии, вызывая небольшие электрические импульсы. Лекарства, воздействующие на эти каналы, могут контролировать ширину артерий и могут предложить новые способы контроля низкого и высокого кровяного давления.
Узнайте больше о своем артериальном давлении
Познакомьтесь с экспертом
Д-р Паоло Таммаро — адъюнкт-профессор фармакологии Оксфордского университета. Его исследование, финансируемое BHF, направлено на поиск потенциальных новых лекарств для контроля функции артериального давления, которые могли бы помочь как при высоком, так и при низком кровяном давлении.
Брадикардия | Низкая частота пульса
Брадикардия — это низкая частота пульса, которая часто возникает у людей в хорошей физической форме, например у спортсменов.Однако это может также произойти из-за основного состояния, такого как проблема с сердцем или недостаточная активность щитовидной железы.
Что такое брадикардия?
Брадикардия означает, что ваше сердце бьется очень медленно. У большинства людей частота сердечных сокращений составляет от 60 до 100 ударов в минуту (ударов в минуту) в состоянии покоя.
Низкая частота пульса (менее 60 ударов в минуту) иногда может быть нормальным явлением и может быть признаком хорошей физической формы. У лучших спортсменов частота пульса может быть менее 40 ударов в минуту. Это нормальное медленное сердцебиение не вызывает никаких проблем и не требует лечения.Брадикардия также может возникать у пожилых спортсменов на выносливость, и тогда может потребоваться лечение с помощью кардиостимулятора.
Однако иногда брадикардия вызвана основным заболеванием и действительно вызывает симптомы. Брадикардия может быть признаком проблемы с электрической системой сердца. Это означает, что естественный кардиостимулятор сердца не работает должным образом или что электрические пути сердца нарушены. При тяжелых формах брадикардии сердце бьется так медленно, что оно не перекачивает достаточно крови для удовлетворения потребностей организма.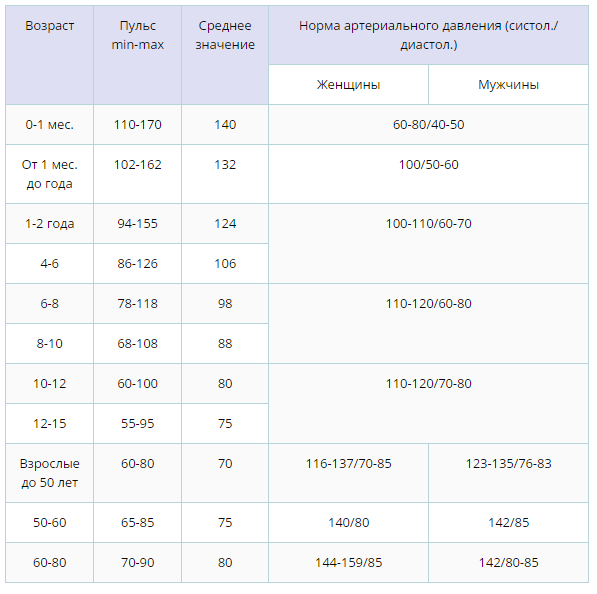 Это может вызвать симптомы и быть опасным для жизни.
Это может вызвать симптомы и быть опасным для жизни.
Каковы симптомы брадикардии?
Брадикардия может не вызывать никаких симптомов. Однако брадикардия может вызвать у вас чувство:
- Головокружение или головокружение. Вы можете даже испытать обморок или внезапный обморок.
- Одышка, особенно при физической нагрузке.
- Очень устала.
- Боль в груди или ощущение тряски или трепетания в груди (сердцебиение).
- Вы сбиты с толку или не можете сконцентрироваться.
Факторы риска
Есть много возможных причин. Брадикардия может быть нормальным явлением, особенно у очень здоровых молодых людей. В противном случае возможны следующие причины:
Как это диагностируется?
Лечение
Лечение зависит от основной причины и симптомов. Если брадикардия не вызывает никаких симптомов, нет необходимости в каком-либо лечении, кроме случаев, когда требуется лечение основной причины брадикардии.
Если повреждение электрической системы сердца заставляет ваше сердце биться слишком медленно, возможно, вам понадобится кардиостимулятор.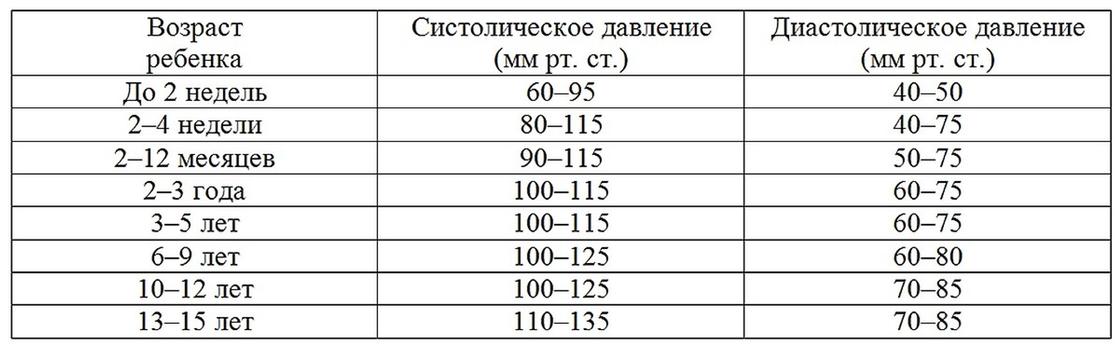 Кардиостимулятор — это устройство, которое помещается под кожу и помогает исправить низкий пульс. Люди, у которых есть кардиостимулятор, могут вести нормальный активный образ жизни; однако это также будет зависеть от основного состояния.
Кардиостимулятор — это устройство, которое помещается под кожу и помогает исправить низкий пульс. Люди, у которых есть кардиостимулятор, могут вести нормальный активный образ жизни; однако это также будет зависеть от основного состояния.
Если другая медицинская проблема, такая как гипотиреоз или дисбаланс солей (электролитов), вызывает низкую частоту сердечных сокращений, то лечение причины часто излечивает брадикардию.
Если лекарство вызывает слишком медленное сердцебиение, ваш врач может снизить дозу лекарства или заменить его другим лекарством.
Всегда обращайтесь за неотложной помощью, если вы или кто-то из ваших близких упал в обморок или если у вас есть симптомы сердечного приступа, такие как сильная боль в груди или сильная одышка. Немедленно позвоните своему врачу, если ваш пульс медленнее, чем обычно, и вы чувствуете, что можете потерять сознание, или если вы заметили усиление одышки.
Осложнения
У большинства людей брадикардия не вызывает никаких осложнений. Любые осложнения будут зависеть от основной причины медленного сердцебиения.
Любые осложнения будут зависеть от основной причины медленного сердцебиения.
Если не лечить тяжелую брадикардию, это может привести к серьезным проблемам. Они могут включать внезапный обморок, припадки (припадки) или даже смерть.
Профилактика
Брадикардия может быть вызвана сердечными заболеваниями, поэтому советы по здоровому образу жизни очень важны. Это включает в себя здоровое питание, отказ от курения, снижение массы тела (при избыточном весе) и регулярные физические упражнения. Дополнительную информацию см. В отдельной брошюре «Сердечно-сосудистые заболевания (атерома)».
Диастолическое артериальное давление: насколько низкое слишком низкое? — Новости
Низкое диастолическое артериальное давление является фактором риска новой сердечной недостаточности у пожилых людей.Кардиолог UAB Джейсон Гишард объясняет, почему это может быть, причины низкого диастолического давления и как с этим бороться.
Автор: Мэтт ВиндзорКонтактное лицо для СМИ: Адам Поуп
Артериальное давление состоит из двух чисел. Систолическое давление, сила, действующая на кровеносные сосуды при сокращении сердца, является верхним числом. Диастолическое давление, сила, действующая, когда сердце находится в состоянии покоя, находится внизу — во многих отношениях. Систолическое давление привлекает львиную долю внимания врачей и пациентов, говорит кардиолог UAB Джейсон Гишард, M.Н., К.
Систолическое давление, сила, действующая на кровеносные сосуды при сокращении сердца, является верхним числом. Диастолическое давление, сила, действующая, когда сердце находится в состоянии покоя, находится внизу — во многих отношениях. Систолическое давление привлекает львиную долю внимания врачей и пациентов, говорит кардиолог UAB Джейсон Гишард, M.Н., К.
«Врачи — занятые люди, и, нравится им это или нет, они часто сосредотачиваются на одной цифре», — сказал Гишар. «Систолическое артериальное давление находится в центре внимания, а диастолическое давление почти полностью игнорируется». «Это ошибка», — утверждает он. «Большинство ваших артерий питают ваши органы во время систолы. Но ваши коронарные артерии другие; они окружают аортальный клапан, поэтому кровь поступает в них только тогда, когда аортальный клапан закрывается — и это происходит во время диастолы ».
Диастолическому давлению в последнее время уделяется больше внимания, отчасти благодаря влиятельной статье по гипертонии, написанной в 2011 году Гишардом и Али Ахмедом, М. Д., затем профессор медицины в отделении геронтологии, гериатрии и паллиативной помощи UAB, а теперь заместитель начальника отдела здравоохранения и старения Медицинского центра по делам ветеранов в Вашингтоне, округ Колумбия (Ахмед остается адъюнктным преподавателем в UAB).
Д., затем профессор медицины в отделении геронтологии, гериатрии и паллиативной помощи UAB, а теперь заместитель начальника отдела здравоохранения и старения Медицинского центра по делам ветеранов в Вашингтоне, округ Колумбия (Ахмед остается адъюнктным преподавателем в UAB).
ИНФОГРАФИЯ: См. Наше краткое руководство по причинам и методам лечения низкого диастолического артериального давления.
В этой статье был введен новый термин «изолированная диастолическая гипотензия», который обозначает низкое диастолическое артериальное давление (менее 60 мм рт. Ст.) И нормальное систолическое давление (более 100 мм рт. Ст.).Исследователи обнаружили, что пожилые люди, которые соответствуют этим условиям, имеют повышенный риск развития сердечной недостаточности.
«Высокое кровяное давление — это проблема, но низкое кровяное давление также является проблемой», — сказал Гишар. Это понимание помогло в 2014 году принять решение членами комиссии, назначенными в Восьмой объединенный национальный комитет (JNC 8), смягчить нормативы целевого артериального давления для людей старше 60 лет. [Прочтите взгляд Гишара на «идеальное кровяное давление» и новые рекомендации в этом сообщении в блоге.]
[Прочтите взгляд Гишара на «идеальное кровяное давление» и новые рекомендации в этом сообщении в блоге.]
«Много лет назад и до недавнего времени врачи лечили артериальное давление так агрессивно, что многие пациенты даже не могли встать, не испытывая головокружения», — сказал Гишар. «Мы хотим дать пациентам возможность знать, что вам не нужно полностью опускать эти числа, до такой степени, что вы не сможете играть со своими внуками, играть в гольф или просто прогуляться по кварталу, потому что вы артериальное давление настолько низкое. Я считаю важным повышать осведомленность в этой области, особенно среди пожилых людей.”
Джейсон Гишард Ахмед и Гишард продолжают более подробно исследовать механизмы, лежащие в основе низкого диастолического давления. По словам Гишара, ожидается рассмотрение нескольких новых документов. Тем временем он сел с The Mix, чтобы объяснить опасности, связанные с низким кровяным давлением.
Большинство людей пытаются снизить кровяное давление.
 Что бы вы назвали «слишком низким» и почему это проблема?
Что бы вы назвали «слишком низким» и почему это проблема?Диастолическое артериальное давление от 90 до 60 — это хорошо для пожилых людей.Когда вы начинаете опускаться ниже 60, люди начинают чувствовать себя некомфортно. Многие пожилые люди с низким диастолическим давлением устают или испытывают головокружение и часто падают. Очевидно, что все это не является хорошей новостью для людей старшего возраста, у которых потенциально могут быть хрупкие кости и другие проблемы.
Питание ваших коронарных артерий происходит во время диастолической фазы. Если у вас низкое диастолическое давление, это означает, что у вас низкое давление в коронарной артерии, а это означает, что вашему сердцу будет не хватать крови и кислорода.Это то, что мы называем ишемией, и такая хроническая ишемия низкого уровня может со временем ослабить сердце и потенциально привести к сердечной недостаточности.
Что может вызвать у человека низкое диастолическое артериальное давление?
Лекарства большие. Есть некоторые лекарства, которые снижают ваше диастолическое артериальное давление больше, чем систолическое, в частности, класс лекарств, называемых альфа-блокаторами, или антигипертензивными средствами центрального действия.
Есть некоторые лекарства, которые снижают ваше диастолическое артериальное давление больше, чем систолическое, в частности, класс лекарств, называемых альфа-блокаторами, или антигипертензивными средствами центрального действия.
Другая причина — возраст.По мере того, как вы становитесь старше, ваши сосуды становятся более жесткими, что приводит к повышению систолического давления и снижению диастолического давления.
Трудно обратить вспять процесс старения; но один из возможных способов лечения — найти способы, позволяющие вашим сосудам сохранить свою эластичность — или, если они ее потеряли, возможно, способы вернуть ее.
Лучшее современное лечение — снизить потребление соли с пищей, которая, как было показано, очень тесно связана с эластичностью ваших сосудов. Чем больше соли вы съедите, тем менее эластичными будут ваши сосуды.Потребление соли большинством людей слишком велико. Потребление соли — очень обсуждаемая тема в медицине, но большинство считает, что потребление соли более 4 граммов в день слишком велико, а менее 1,5 грамма в день — слишком мало.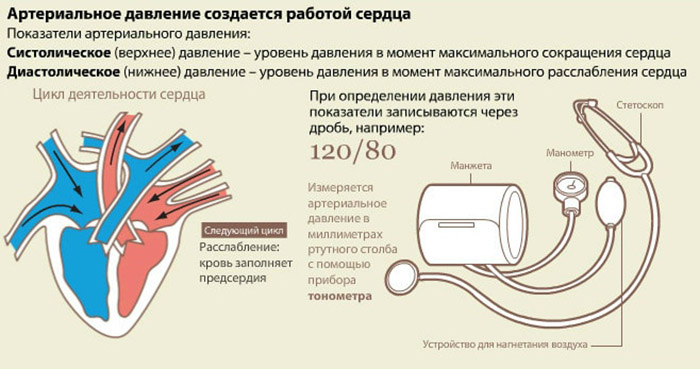 Это зависит от возраста человека и основных медицинских проблем, но этот диапазон является хорошим практическим правилом. Есть данные, что идеальное потребление соли для здоровых людей составляет около 3,6 грамма в день, но, опять же, это очень обсуждается.
Это зависит от возраста человека и основных медицинских проблем, но этот диапазон является хорошим практическим правилом. Есть данные, что идеальное потребление соли для здоровых людей составляет около 3,6 грамма в день, но, опять же, это очень обсуждается.
Группа гипертонии UAB, возглавляемая докторомСюзанна Опарил и доктор Дэвид Кэлхун подробно описали большую часть фундаментальных научных исследований, демонстрирующих влияние соли на молекулярный уровень кровеносных сосудов. Изнутри ваши кровеносные сосуды выстланы тонким монослоем эндотелиальных клеток. В экспериментальных условиях добавление соли к этим клеткам почти сразу вызывает изменения. Они становятся менее реактивными — это означает, что они становятся жесткими — и теряют свою эластичность, что на самом деле и наблюдается клинически.
Кроме того, жесткость сосудов происходит очень скоро после того, как вы принимаете солевую нагрузку во время еды, что очень интересно.
Помимо изменений в лекарствах, что люди могут сделать, чтобы поднять диастолическое давление, если оно слишком низкое?
Изменения образа жизни, такие как диета и упражнения, могут иметь немедленный эффект. Ваше внутреннее состояние меняется гораздо быстрее, чем вам показывает зеркало. На самом деле, вы становитесь намного более здоровыми, если лучше питаетесь, занимаетесь спортом, контролируете свой вес и не курите.
Ваше внутреннее состояние меняется гораздо быстрее, чем вам показывает зеркало. На самом деле, вы становитесь намного более здоровыми, если лучше питаетесь, занимаетесь спортом, контролируете свой вес и не курите.
Все думают: «Мне придется заниматься этим в течение шести месяцев или года, прежде чем я увижу какие-либо изменения.» Это не правда. Кузов очень динамичный. Уже через несколько недель вы увидите преимущества изменения образа жизни. Фактически, изменив потребление соли в рационе, вы заметите разницу через день или два.
Если у кого-то действительно низкое диастолическое давление, что им и их докторам следует искать?
Если они не принимают лекарства, которые мы могли бы скорректировать, важно тщательное наблюдение; возможно, более частое посещение пациента в клинике и тщательное наблюдение за ним на предмет сердечно-сосудистых заболеваний или симптомов сердечной недостаточности.
Ваше оригинальное исследование по гипертонии привлекло много внимания.
 Над чем вы работаете сейчас?
Над чем вы работаете сейчас?Мы завершаем работу над некоторыми статьями, в которых рассматриваются две серьезные критики этого исследования. Первая критика заключалась в том, что мы строго рассматривали, как следует из названия, изолированную диастолическую гипотензию. В то время нам было все равно, что делает систолическое давление; но высокое систолическое давление, помимо прочего, является риском сердечной недостаточности. Когда мы посмотрели на пациентов в нашем исследовании, их систолическое артериальное давление было относительно нормальным, и мы сделали поправку на пациентов с гипертонией в анамнезе.
Итак, мы фактически вернулись и переделали анализ, полностью исключив людей с гипертонией. И результаты остались верными. На самом деле ассоциация была даже сильнее.
Другая критика касалась так называемого пульсового давления. В этом разница между вашим систолическим и диастолическим артериальным давлением. И многочисленные исследования показали, что повышенное пульсовое давление также является фактором риска сердечно-сосудистых заболеваний. Некоторые коллеги-исследователи сказали: «На самом деле все, что вы видите, — это просто более широкое пульсовое давление.Это не обязательно роман — это уже было показано ранее ».
Некоторые коллеги-исследователи сказали: «На самом деле все, что вы видите, — это просто более широкое пульсовое давление.Это не обязательно роман — это уже было показано ранее ».
Итак, мы действительно изучили разницу пульсового давления у всех этих пациентов и разбили ее по разнице пульсового давления. И даже после корректировки пульсового давления вывод о низком диастолическом давлении все еще оставался верным.
На самом деле мы рассмотрели три разные группы пульсового давления — нормальное, широкое и действительно широкое. И так было во всем. Низкое диастолическое артериальное давление увеличивает риск сердечной недостаточности.
Вас также интересует диастолическая сердечная недостаточность. Что это?
Существует два разных типа сердечной недостаточности: при одной нарушена насосная функция сердца, известная как систолическая сердечная недостаточность, и при нарушении функции релаксации — при диастолической сердечной недостаточности. У нас есть множество лекарств и опыт лечения систолической сердечной недостаточности, которую также называют «сердечной недостаточностью с пониженной фракцией выброса» — от бета-блокаторов, ингибиторов АПФ и БРА до антагонистов минералокортикоидных рецепторов и статинов.
Диастолическая сердечная недостаточность, или «сердечная недостаточность с сохраненной фракцией выброса», на сегодняшний день не имеет утвержденных фармакологических методов лечения. Честно говоря, это широко игнорировалось до тех пор, пока около 10-15 лет назад врачи не осознали, что у этих бедных пациентов были ужасные симптомы сердечной недостаточности, но ни один из классических объективных показателей сердечной недостаточности. В большинстве случаев по симптомам невозможно даже отличить человека с систолической и диастолической сердечной недостаточностью. Однако внутри их сердце бьется нормально; проблема в том, что их сердце сковано — оно не расслабляется так, как должно.Эта жесткость приводит к тому, что жидкость возвращается в легкие и конечности, и вызывает множество симптомов систолической сердечной недостаточности, но насосная функция сердца в норме.
Теперь, когда есть понимание диастолической сердечной недостаточности, мы понимаем, что это очень распространенная проблема. Похоже, что людей с диастолической сердечной недостаточностью столько же, сколько и людей с систолической сердечной недостаточностью. На самом деле людей с диастолической сердечной недостаточностью может быть даже больше.
Похоже, что людей с диастолической сердечной недостаточностью столько же, сколько и людей с систолической сердечной недостаточностью. На самом деле людей с диастолической сердечной недостаточностью может быть даже больше.
В настоящее время это форма сердечной недостаточности, которая хорошо изучена.Все требуют получить лекарство, чтобы помочь этим пациентам, потому что оно очень распространено, и во многих случаях у них такая же заболеваемость и смертность, как и у людей с систолической сердечной недостаточностью.
Запишитесь на прием к врачу UAB
Разница между кровяным давлением и частотой пульса
Кровяное давление и частота пульса — это два разных измерения. Хотя их часто измеряют одновременно в кабинете врача, они представляют собой совершенно разные факторы здоровья сердца.
Артериальное давление — это сила, действующая на стенки артерий, когда кровь протекает по телу, обычно измеряемая двумя числами. Верхнее число (систолическое давление) измеряет давление, когда сердце бьется и перемещает кровь в артерии.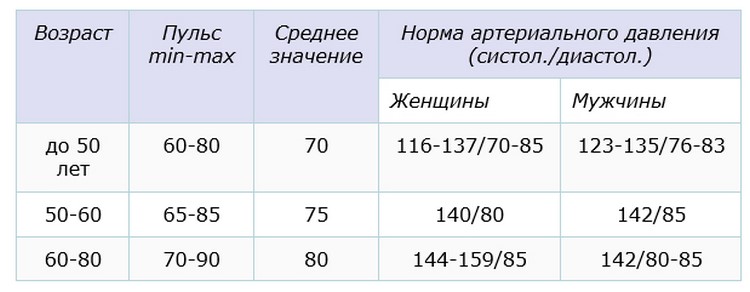 Нижнее число (диастолическое давление) измеряет давление при расслаблении сердца между ударами. Показание артериального давления 120/80 считается нормальным.
Нижнее число (диастолическое давление) измеряет давление при расслаблении сердца между ударами. Показание артериального давления 120/80 считается нормальным.
Частота сердечных сокращений, также называемая пульсом, — это количество ударов сердца в минуту.Частота сердечных сокращений может меняться в зависимости от уровня активности, возраста, приема лекарств и других факторов на протяжении всей жизни. Для большинства взрослых нормальным считается частота пульса в состоянии покоя от 50 до 100 ударов в минуту. У людей, которые регулярно занимаются спортом, частота пульса в состоянии покоя часто снижается.
В некоторых ситуациях, например в периоды острого стресса или опасности, артериальное давление и частота пульса могут повышаться одновременно, но это не всегда так. Ваша частота пульса может увеличиваться без каких-либо изменений артериального давления.По мере того, как ваше сердце бьется быстрее, здоровые кровеносные сосуды расширяются в размерах, что способствует увеличению кровотока, что помогает вашему кровяному давлению оставаться относительно стабильным. Это часто бывает во время упражнений, когда частота сердечных сокращений может значительно увеличиваться, а артериальное давление может изменяться незначительно.
Это часто бывает во время упражнений, когда частота сердечных сокращений может значительно увеличиваться, а артериальное давление может изменяться незначительно.
Измерение частоты пульса само по себе не является показателем высокого или низкого кровяного давления, но может измерять вашу сердечно-сосудистую активность и потребление кислорода. Люди с гипертонией (высоким кровяным давлением) должны регулярно контролировать свое кровяное давление и тесно сотрудничать со своим врачом, чтобы определить варианты лечения.Большинство врачей будут продолжать контролировать артериальное давление и частоту сердечных сокращений для всех пациентов, поскольку они указывают на различные факторы здоровья сердца.
Если у вас есть вопросы или опасения по поводу артериального давления или частоты пульса, обратитесь в кардиологическую больницу Оклахомы, чтобы записаться на прием к одному из наших врачей.
.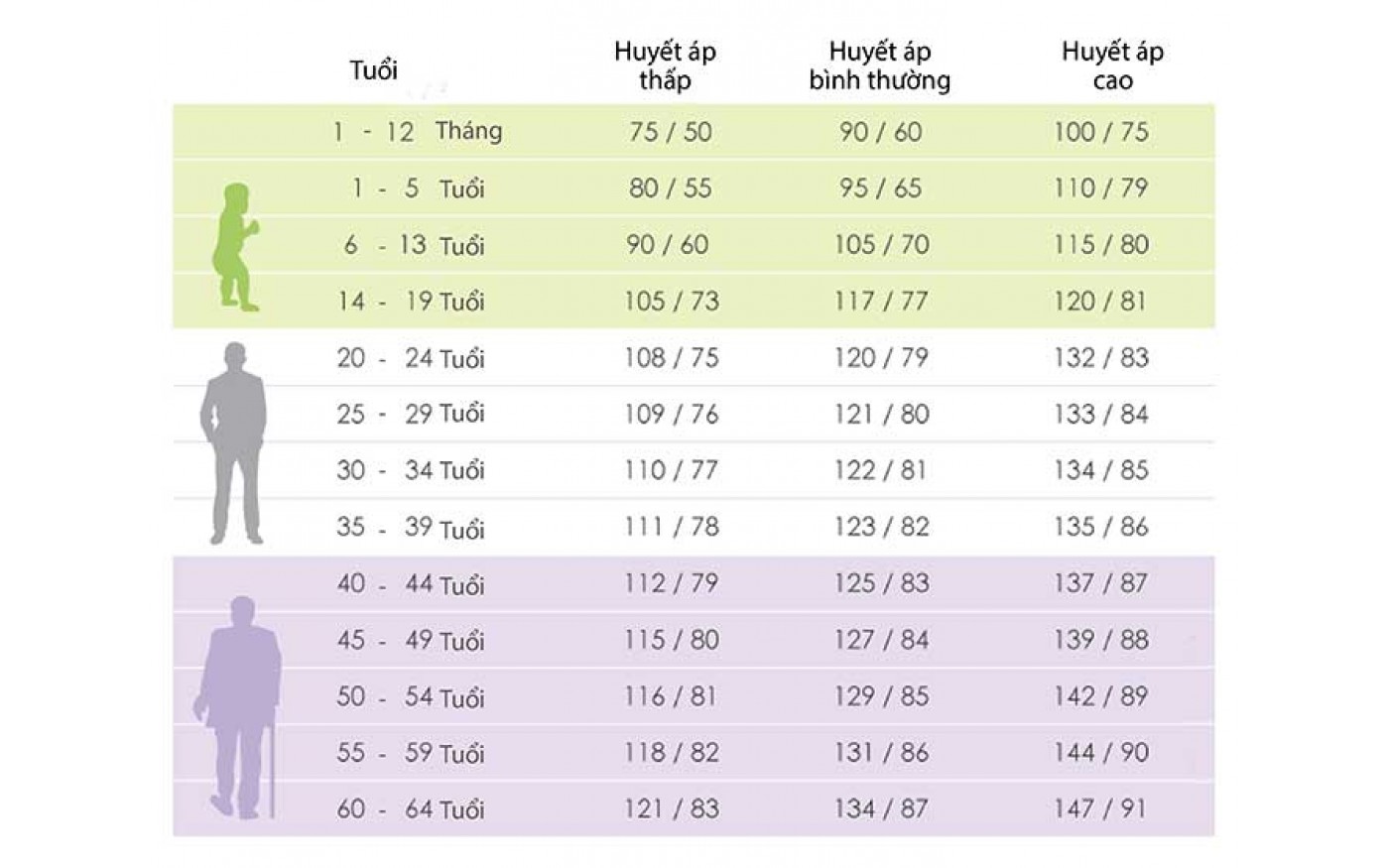

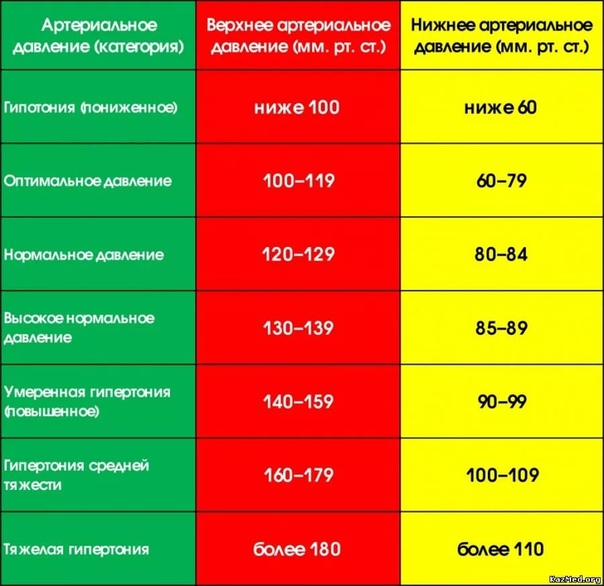

 Он сокращает сердечную мышцу. Если проблема проявляется часто, то каждый день выпивайте поутру кофе или чай.
Он сокращает сердечную мышцу. Если проблема проявляется часто, то каждый день выпивайте поутру кофе или чай. Доза применения — одна ложка.
Доза применения — одна ложка.
 Марина
Марина
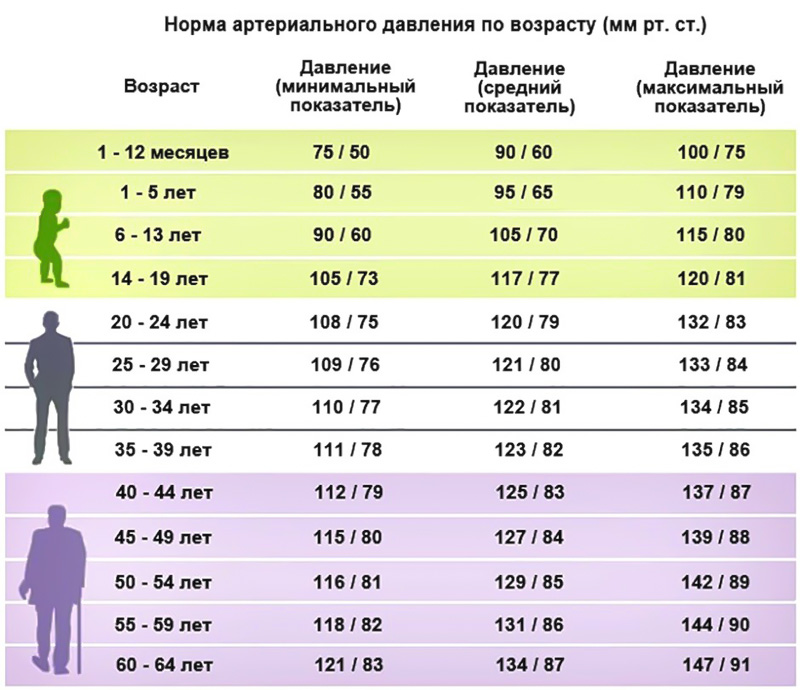 07.2012
07.2012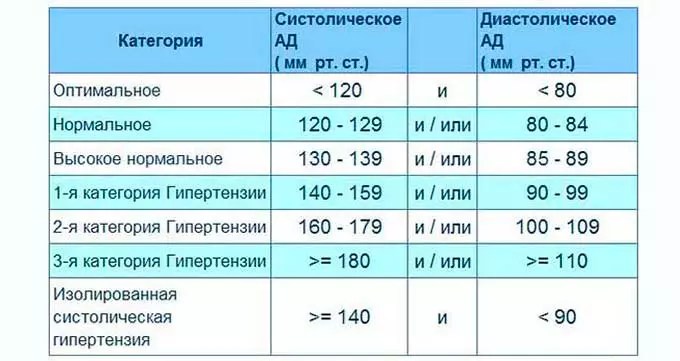 рт.ст.) является прямым показанием для назначения гипотензивных препаратов и коррекции образа жизни (нормализация массы тела, оптимизация физических аэробных нагрузок, диеты, отказ от вредных привычек).
рт.ст.) является прямым показанием для назначения гипотензивных препаратов и коррекции образа жизни (нормализация массы тела, оптимизация физических аэробных нагрузок, диеты, отказ от вредных привычек).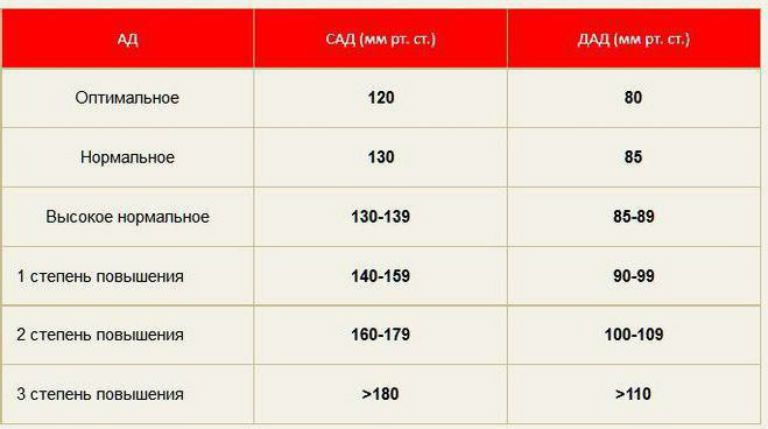 Неужели, еще что-то с сердцем? Людмила
Неужели, еще что-то с сердцем? Людмила

 Вторая стадия гипертонической болезни характеризуется гипертрофией миокарда левого желудочка, выявляемой при рентгенологическом исследовании, электрокардиографии, эхокардиографии, генерализованным или локальным сужением сосудов сетчатки, протеинурией и (или) уровнем креатинина 105 — 176 мкмоль/л, наличием атеросклеротических изменений в магистральных артериях. Кроме того, возможны церебральные расстройства, динамические нарушения мозгового кровообращения с преходящими двигательными, чувствительными, речевыми, мозжечковыми, вестибулярными и другими расстройствами. Этот диагноз выставляется после полного клинико-лабораторного и инструментального обследований. Согласно пп. «а» п. 1 ст. 23 ФЗ «О воинской обязанности и военной службе», граждане, признанные не годными или ограниченно годными к военной службе (категории годности «Д» и «В» соответственно), освобождаются от призыва на военную службу. Граждане, признанные при призыве на военную службу не годными к военной службе, равно как и ограниченно годные, согласно п.
Вторая стадия гипертонической болезни характеризуется гипертрофией миокарда левого желудочка, выявляемой при рентгенологическом исследовании, электрокардиографии, эхокардиографии, генерализованным или локальным сужением сосудов сетчатки, протеинурией и (или) уровнем креатинина 105 — 176 мкмоль/л, наличием атеросклеротических изменений в магистральных артериях. Кроме того, возможны церебральные расстройства, динамические нарушения мозгового кровообращения с преходящими двигательными, чувствительными, речевыми, мозжечковыми, вестибулярными и другими расстройствами. Этот диагноз выставляется после полного клинико-лабораторного и инструментального обследований. Согласно пп. «а» п. 1 ст. 23 ФЗ «О воинской обязанности и военной службе», граждане, признанные не годными или ограниченно годными к военной службе (категории годности «Д» и «В» соответственно), освобождаются от призыва на военную службу. Граждане, признанные при призыве на военную службу не годными к военной службе, равно как и ограниченно годные, согласно п. 1 ст. 52 ФЗ «О воинской обязанности и военной службе», подлежат зачислению в запас. Согласно ст.ст. 54, 55 Закона, обе категории граждан могут быть призваны на военные сборы.
Однако оформить этот диагноз в виде заключения ВВК имеет право только независимая военно-врачебная комиссия, созданная на базе клиники, имеющий лицензию на данный вид деятельности. В нашем городе это Челябиснкая Областная Клиническая больница. Направление на обследование должны дать доктора, выявившие заболевание.
1 ст. 52 ФЗ «О воинской обязанности и военной службе», подлежат зачислению в запас. Согласно ст.ст. 54, 55 Закона, обе категории граждан могут быть призваны на военные сборы.
Однако оформить этот диагноз в виде заключения ВВК имеет право только независимая военно-врачебная комиссия, созданная на базе клиники, имеющий лицензию на данный вид деятельности. В нашем городе это Челябиснкая Областная Клиническая больница. Направление на обследование должны дать доктора, выявившие заболевание. Делала суточный холтер, ЭХО сердца — обнаружили пролапс митрального клапана и небольшую экстрасистолу — было сказано, что с такими показаниями можно жить долго и счастливо. Однако не получается, периодически по ночам происходят приступы учащения сердцебиения, неприятной пульсации в груди, дрожь, сухость во рту, приливы жара. Думала климакс начинается — сдала кровь на гормоны — все в порядке. Наталья
Делала суточный холтер, ЭХО сердца — обнаружили пролапс митрального клапана и небольшую экстрасистолу — было сказано, что с такими показаниями можно жить долго и счастливо. Однако не получается, периодически по ночам происходят приступы учащения сердцебиения, неприятной пульсации в груди, дрожь, сухость во рту, приливы жара. Думала климакс начинается — сдала кровь на гормоны — все в порядке. Наталья
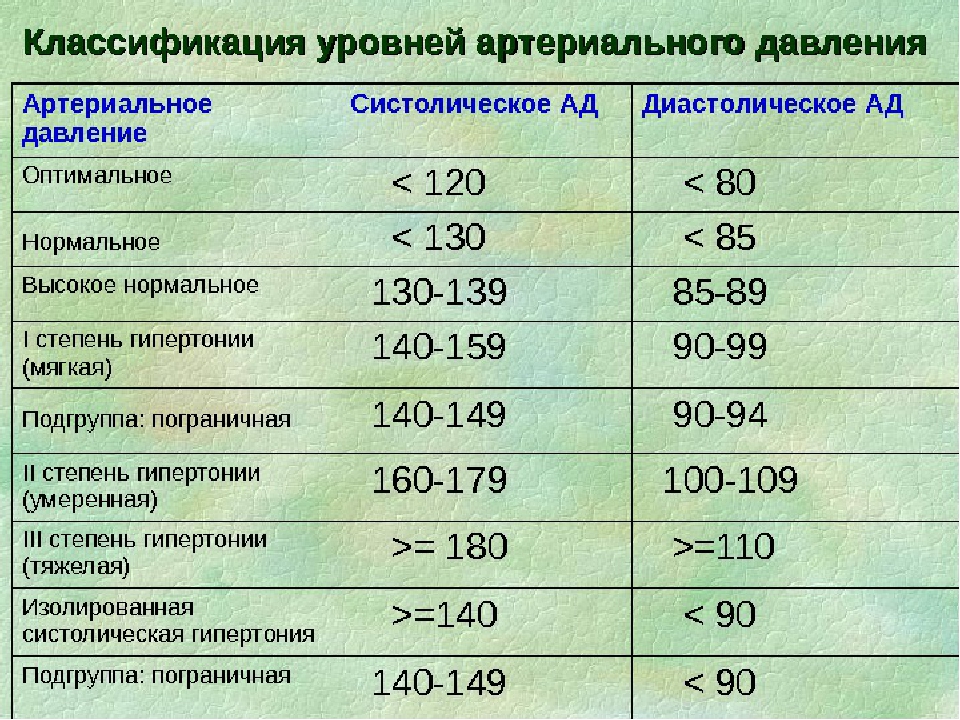 Врач сказал, ждать следующего приступа, вызывать скорую, делать ЭКГ на месте. Принимаю эгилок 25, милдронат 500, магнерод 500 — состояние не улучшается, боль в области сердца появляется периодически, почти каждую ночь бессонница из-за неприятной пульсации в груди, пульс при этом невысокий до 76, но это эгилок работает. Что делать я в отчаянии? Наталья
Врач сказал, ждать следующего приступа, вызывать скорую, делать ЭКГ на месте. Принимаю эгилок 25, милдронат 500, магнерод 500 — состояние не улучшается, боль в области сердца появляется периодически, почти каждую ночь бессонница из-за неприятной пульсации в груди, пульс при этом невысокий до 76, но это эгилок работает. Что делать я в отчаянии? Наталья
 Неприятное ощущение пульсации в горле, груди. Несколько раз была дрожь в руках. Какие обследования можно пройти и какие анализы сдать, чтобы сразу с результатами прийти на прием к врачу. Заранее спасибо. Юлия
Неприятное ощущение пульсации в горле, груди. Несколько раз была дрожь в руках. Какие обследования можно пройти и какие анализы сдать, чтобы сразу с результатами прийти на прием к врачу. Заранее спасибо. Юлия

 Сказали, по моему желанию, можно сделать ЭФИ сердца. Расскажите, пожалуйста, подробнее об этой процедуре. Нужна ли госпитализация? Ирина
Сказали, по моему желанию, можно сделать ЭФИ сердца. Расскажите, пожалуйста, подробнее об этой процедуре. Нужна ли госпитализация? Ирина
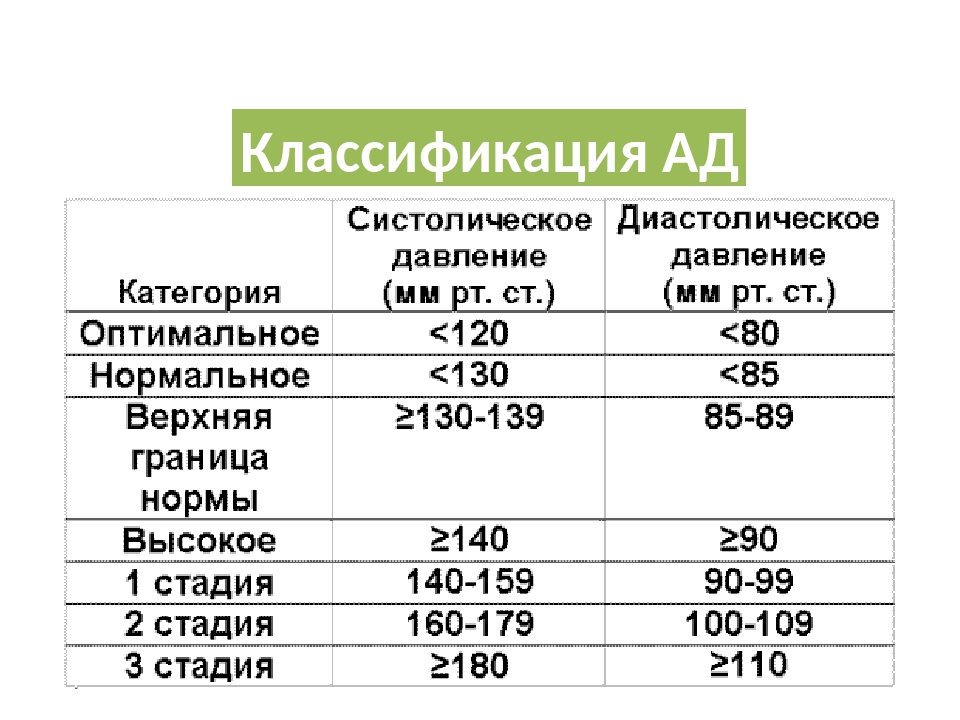 Но может быть кто-нибудь подскажет, что лучше сделать? Анастасия
Но может быть кто-нибудь подскажет, что лучше сделать? Анастасия
 Для постановки диагноза лимфолейкоз требуются дополнительные обследования, которые проводит гематолог.
Для постановки диагноза лимфолейкоз требуются дополнительные обследования, которые проводит гематолог. Обратитесь к терапевту. Дефект МЖП у малыша часто к рождению закрывается. Нужно регулярно проводить УЗИ сердца плода и при сохраняющемся дефекте попросить направление к детскому кардиохирургу.
Обратитесь к терапевту. Дефект МЖП у малыша часто к рождению закрывается. Нужно регулярно проводить УЗИ сердца плода и при сохраняющемся дефекте попросить направление к детскому кардиохирургу.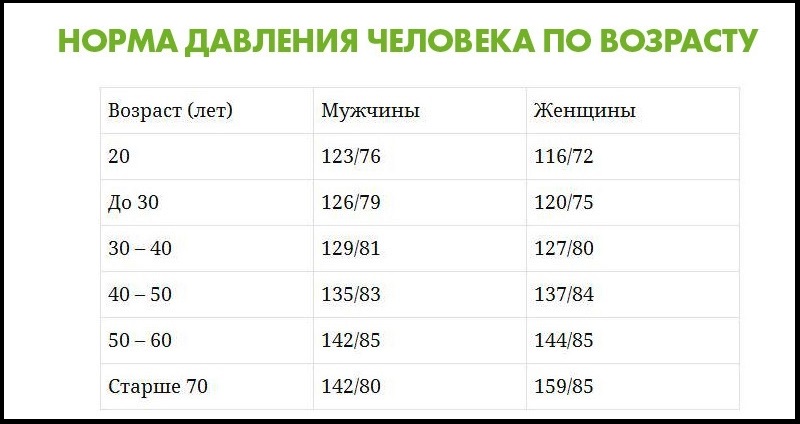 «Это мокрота, — уверяли нас, — делайте ингаляцию». 5 марта Кире стало еще хуже, она была совсем бледная, губки посинели, ее забрали в реанимацию, состояние было тяжелое. Врачи сказали, у нее пневмония, одно легкое уже не работает, боролись за жизнь двое суток. 8 марта Кирочки не стало, сделав вскрытие, обнаружили врожденный порок сердца. Я знаю, ребенка не вернуть, просто я хочу знать, что упустили врачи, может ли это быть врожденный порок сердца, почему на кардиограмме не было ничего. Помогите, пожалуйста, если можете, правда ли это порок сердца? Алина
«Это мокрота, — уверяли нас, — делайте ингаляцию». 5 марта Кире стало еще хуже, она была совсем бледная, губки посинели, ее забрали в реанимацию, состояние было тяжелое. Врачи сказали, у нее пневмония, одно легкое уже не работает, боролись за жизнь двое суток. 8 марта Кирочки не стало, сделав вскрытие, обнаружили врожденный порок сердца. Я знаю, ребенка не вернуть, просто я хочу знать, что упустили врачи, может ли это быть врожденный порок сердца, почему на кардиограмме не было ничего. Помогите, пожалуйста, если можете, правда ли это порок сердца? Алина
 По клинике, которую вы описали, у ребенка, вероятно, была врожденная дисплазия соединительной ткани, из которой формируются мышцы, сосуды, клапаны сердца. К сожалению, но изменения, с которыми родился ребенок, были несовместимы с жизнью.
По клинике, которую вы описали, у ребенка, вероятно, была врожденная дисплазия соединительной ткани, из которой формируются мышцы, сосуды, клапаны сердца. К сожалению, но изменения, с которыми родился ребенок, были несовместимы с жизнью. Скажите, можно ли мне заниматься на велотренажёре? Очень хочется. Поставила педали на самый легкий режим, можно ли мне хоть по 10 минут в день заниматься? Полезен ли велотренажёр будет для меня с моим заболеванием? Или будет хуже? Заранее спасибо. Екатерина
Скажите, можно ли мне заниматься на велотренажёре? Очень хочется. Поставила педали на самый легкий режим, можно ли мне хоть по 10 минут в день заниматься? Полезен ли велотренажёр будет для меня с моим заболеванием? Или будет хуже? Заранее спасибо. Екатерина
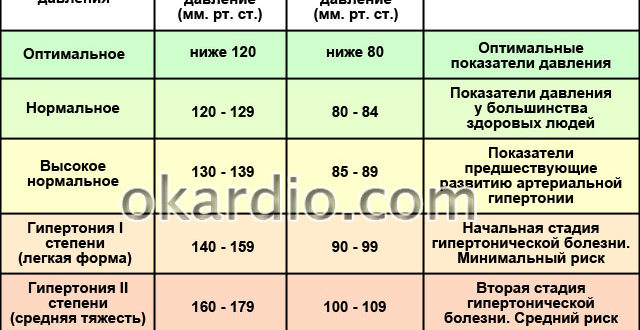 При этом все равно давление скачет от 100/60 до 160/ 110 и пульс, как пулемет. Кофе вообще не пью, чай только утром. С детства склонна к обморокам. Наталья
При этом все равно давление скачет от 100/60 до 160/ 110 и пульс, как пулемет. Кофе вообще не пью, чай только утром. С детства склонна к обморокам. Наталья
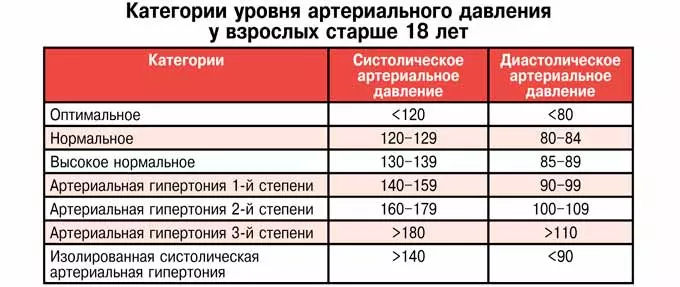 Если вы хорошо переносите пульс 80-90, снижать его не надо. Если он появляется при волнении, стрессе лучше принять что-то успокаивающее (пустырник, валериану). Если вам не комфортно, то небольшие дозы конкора вам не
повредят.
Если вы хорошо переносите пульс 80-90, снижать его не надо. Если он появляется при волнении, стрессе лучше принять что-то успокаивающее (пустырник, валериану). Если вам не комфортно, то небольшие дозы конкора вам не
повредят. Подскажите, пожалуйста, какая норма пульса у взрослого человека при нормальном давлении? Принимала месяц таблетки атенолол (которые выписал врач) при них состояние было лучше. Можно ли принимать постоянно? Либо с перерывами? Т.к. в нашем городе нет кардиолога. Заранее спасибо. Оля
Подскажите, пожалуйста, какая норма пульса у взрослого человека при нормальном давлении? Принимала месяц таблетки атенолол (которые выписал врач) при них состояние было лучше. Можно ли принимать постоянно? Либо с перерывами? Т.к. в нашем городе нет кардиолога. Заранее спасибо. Оля

 При низком атмосферном давлении – головная боль, ломота в теле;
При низком атмосферном давлении – головная боль, ломота в теле;
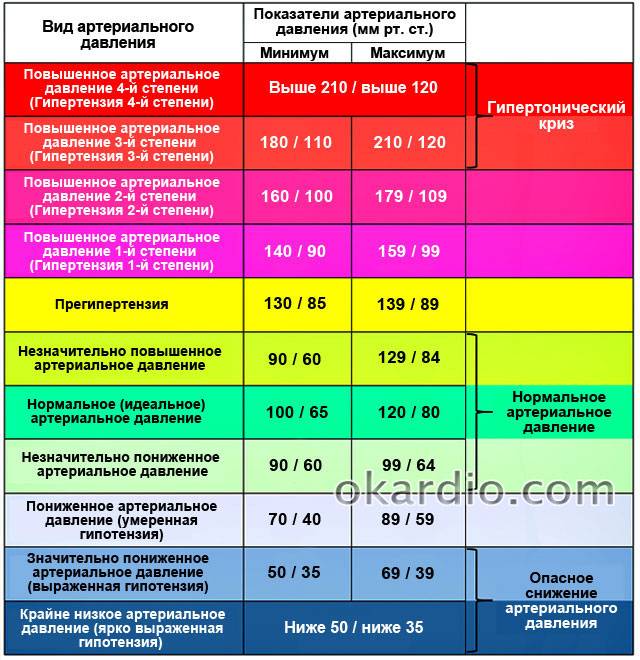
 Однако это не мешает им успешно проводить лечение патологического процесса. Он легко поддается терапии, которая включает в себя прием медикаментозных средств. На скорость купирования болезненной симптоматики влияют наследственные факторы;
Однако это не мешает им успешно проводить лечение патологического процесса. Он легко поддается терапии, которая включает в себя прием медикаментозных средств. На скорость купирования болезненной симптоматики влияют наследственные факторы; Если у близких родственников ребенка было повышенное давление, то рано или поздно эта проблема обнаружится и у него;
Если у близких родственников ребенка было повышенное давление, то рано или поздно эта проблема обнаружится и у него; Они не проходят на протяжении длительного времени;
Они не проходят на протяжении длительного времени;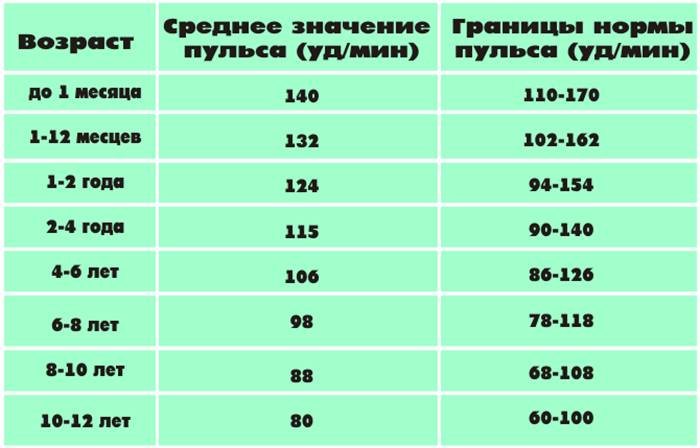 Однако обезвоживание не всегда вызывает снижение артериального давления. Лихорадка, рвота, сильная диарея, чрезмерное употребление мочегонных средств и физические нагрузки могут привести к обезвоживанию, потенциально серьезному состоянию, при котором ваше тело теряет больше воды, чем вы потребляете.Даже легкое обезвоживание (потеря от 1 до 2 процентов веса тела) может вызвать слабость, головокружение и усталость.
Однако обезвоживание не всегда вызывает снижение артериального давления. Лихорадка, рвота, сильная диарея, чрезмерное употребление мочегонных средств и физические нагрузки могут привести к обезвоживанию, потенциально серьезному состоянию, при котором ваше тело теряет больше воды, чем вы потребляете.Даже легкое обезвоживание (потеря от 1 до 2 процентов веса тела) может вызвать слабость, головокружение и усталость. Значительная потеря крови в результате серьезной травмы, обезвоживания или сильного внутреннего кровотечения уменьшает объем крови, что приводит к серьезному падению артериального давления.
Значительная потеря крови в результате серьезной травмы, обезвоживания или сильного внутреннего кровотечения уменьшает объем крови, что приводит к серьезному падению артериального давления.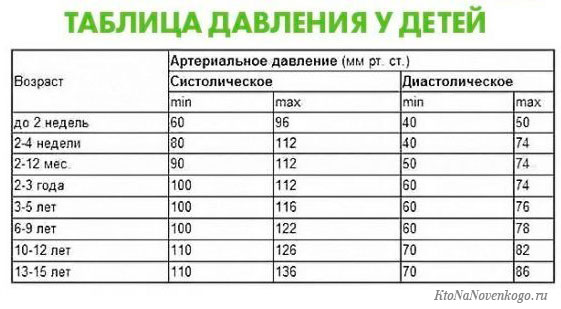
 Этот тип шока характеризуется проблемами с дыханием, крапивницей, зудом, опухшим горлом и внезапным резким падением артериального давления.
Этот тип шока характеризуется проблемами с дыханием, крапивницей, зудом, опухшим горлом и внезапным резким падением артериального давления.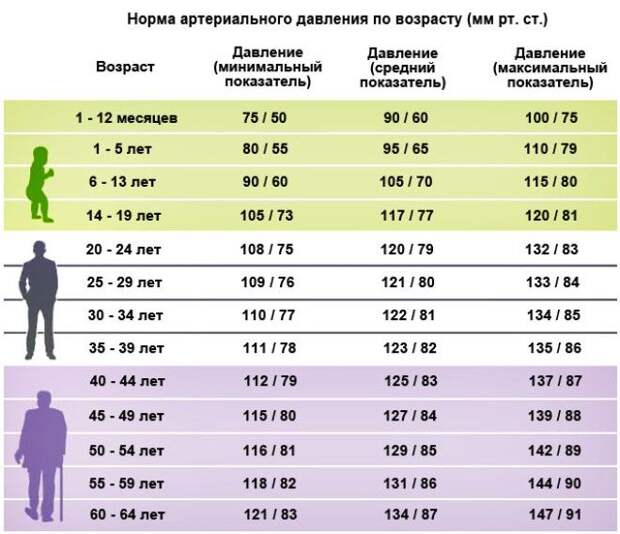



































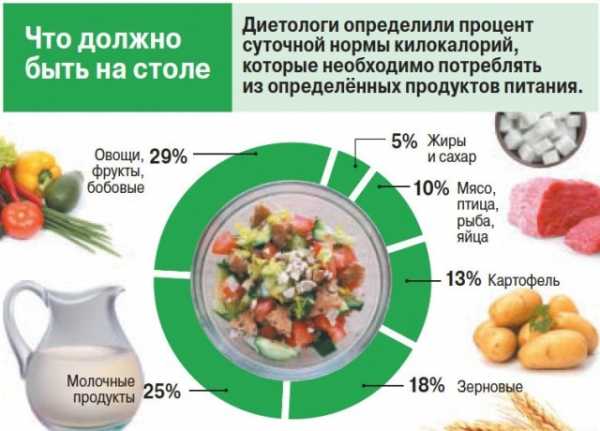






















 Переход на ЗДОРОВОЕ ПИТАНИЕ. Три уровня сложности
Переход на ЗДОРОВОЕ ПИТАНИЕ. Три уровня сложности




 Ускоренные диеты позволяют за несколько недель потерять пару килограммов лишнего веса. Особенно это важно для девушек. Но существует большой недостаток. Жировые отложения в недалеком будущем вернутся назад. Чтобы всегда оставаться стройной и не набирать лишние килограммы, нужно следовать режиму здорового питания изо дня в день, вести активный и здоровый образ жизни. Можно полностью не ограничивать себя в еде и постоянно голодать.
Ускоренные диеты позволяют за несколько недель потерять пару килограммов лишнего веса. Особенно это важно для девушек. Но существует большой недостаток. Жировые отложения в недалеком будущем вернутся назад. Чтобы всегда оставаться стройной и не набирать лишние килограммы, нужно следовать режиму здорового питания изо дня в день, вести активный и здоровый образ жизни. Можно полностью не ограничивать себя в еде и постоянно голодать. Меню худеющего должно быть полноценным по составу: одновременно содержать белки, жиры и углеводы, а не быть однообразной монодиетой. В рецепты важно включать клетчатку и продукты, которые содержат витамины и различные микроэлементы.
Меню худеющего должно быть полноценным по составу: одновременно содержать белки, жиры и углеводы, а не быть однообразной монодиетой. В рецепты важно включать клетчатку и продукты, которые содержат витамины и различные микроэлементы. Рецепты для уменьшения лишнего веса различны, они состоят из большого выбора продуктов. Из них можно составить вкуснейшее меню на каждый день. Их многообразие позволит поддерживать режим без особых проблем и стрессов, а результатом порадует восхитительная и тонкая фигура.
Рецепты для уменьшения лишнего веса различны, они состоят из большого выбора продуктов. Из них можно составить вкуснейшее меню на каждый день. Их многообразие позволит поддерживать режим без особых проблем и стрессов, а результатом порадует восхитительная и тонкая фигура. Обязательно завтракать.
Обязательно завтракать. Главное, во всем знать меру и употреблять по горсти в день. Рецепты здоровых перекусов могут быть в виде полезных, низкокалорийных бутербродов. Хлеб лучше употреблять цельнозерновой, а дополняются рецепты таких бутербродов кусочками сыра, огурца, слабосоленой рыбы, овощей, зелени или творога. Нормальному уровню обмена веществ будет способствовать стакан кефира. Перечисленные рецепты не потребуют большого количества времени для их приготовления, но могут сдержать от приема нездоровой пищи.
Главное, во всем знать меру и употреблять по горсти в день. Рецепты здоровых перекусов могут быть в виде полезных, низкокалорийных бутербродов. Хлеб лучше употреблять цельнозерновой, а дополняются рецепты таких бутербродов кусочками сыра, огурца, слабосоленой рыбы, овощей, зелени или творога. Нормальному уровню обмена веществ будет способствовать стакан кефира. Перечисленные рецепты не потребуют большого количества времени для их приготовления, но могут сдержать от приема нездоровой пищи.





 Они производят и хранят клетки крови, призванные бороться с инфекцией.
Они производят и хранят клетки крови, призванные бороться с инфекцией.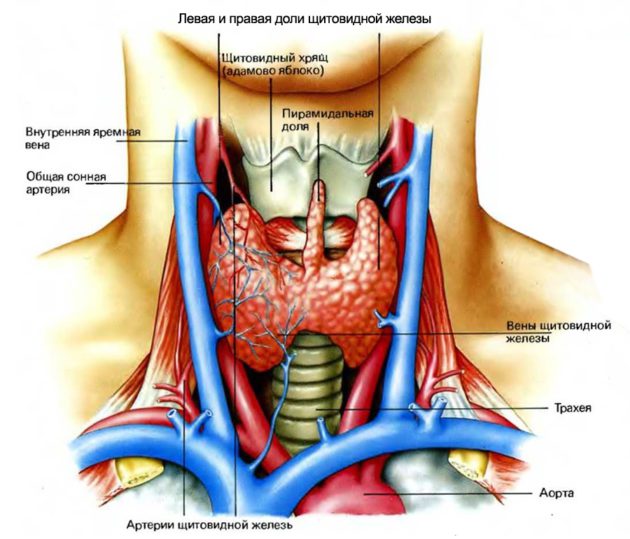 Эти нервы называются возвратным гортанным нервом и верхним гортанным нервом. Они могут быть затронуты во время операции на щитовидной железе.
Эти нервы называются возвратным гортанным нервом и верхним гортанным нервом. Они могут быть затронуты во время операции на щитовидной железе.
 Прочтите этот раздел после назначения вам операции и обращайтесь к нему по мере приближения даты операции. В нем содержатся важные сведения о том, что вам потребуется сделать до операции.
Прочтите этот раздел после назначения вам операции и обращайтесь к нему по мере приближения даты операции. В нем содержатся важные сведения о том, что вам потребуется сделать до операции. Очень важно сообщить медицинским сотрудникам, сколько алкоголя вы употребляете. Это поможет нам спланировать ваше лечение.
Очень важно сообщить медицинским сотрудникам, сколько алкоголя вы употребляете. Это поможет нам спланировать ваше лечение. Это ранние признаки, связанные с отказом от алкоголя, которые можно вылечить.
Это ранние признаки, связанные с отказом от алкоголя, которые можно вылечить.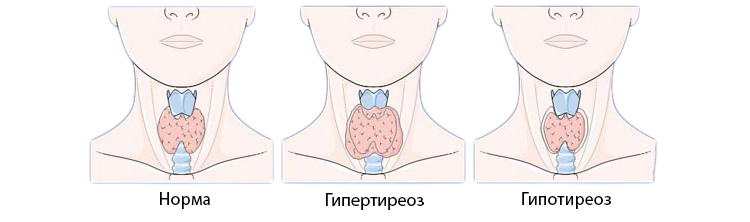 Самый распространенный вид — синдром обструктивного апноэ во сне (obstructive sleep apnea, OSA). При OSA дыхательные пути полностью блокируются во время сна. OSA может вызвать серьезные осложнения во время и после операции.
Самый распространенный вид — синдром обструктивного апноэ во сне (obstructive sleep apnea, OSA). При OSA дыхательные пути полностью блокируются во время сна. OSA может вызвать серьезные осложнения во время и после операции.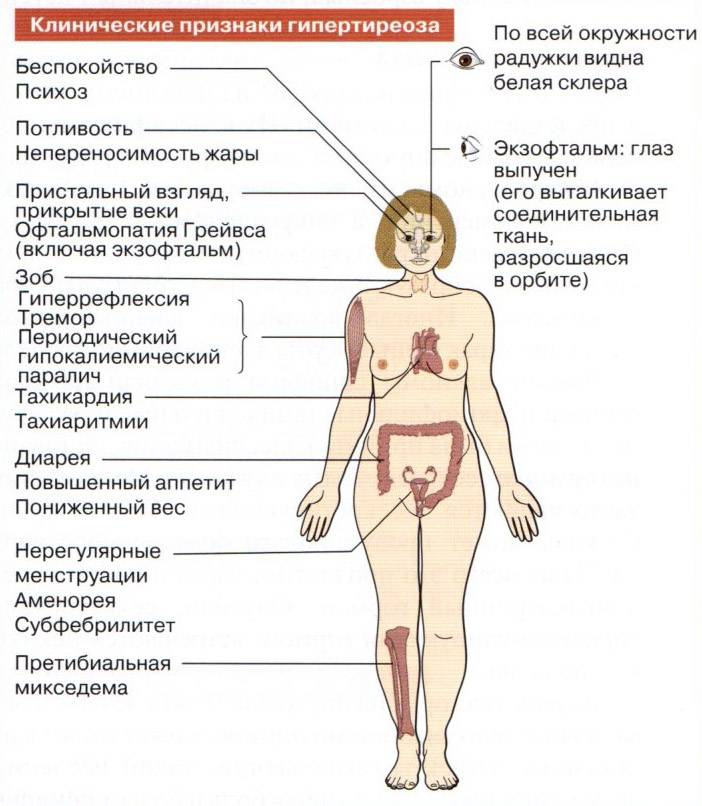 Медсестра/медбрат высшей квалификации вместе с вами просмотрит медицинскую карту и вашу историю хирургических операций. Вам нужно будет пройти ряд исследований, в том числе электрокардиограмму (ЭКГ) для проверки ритма сердца, рентген грудной клетки, анализы крови и другие исследования, необходимые для планирования лечения. Помимо этого, медсестра/медбрат высшей квалификации может направить вас к другим специалистам.
Медсестра/медбрат высшей квалификации вместе с вами просмотрит медицинскую карту и вашу историю хирургических операций. Вам нужно будет пройти ряд исследований, в том числе электрокардиограмму (ЭКГ) для проверки ритма сердца, рентген грудной клетки, анализы крови и другие исследования, необходимые для планирования лечения. Помимо этого, медсестра/медбрат высшей квалификации может направить вас к другим специалистам. Медицинские сотрудники расскажут вам и лицу, ухаживающему за вами, об операции. Ухаживающему за вами лицу необходимо прийти после операции и получить инструкции на период после выписки, чтобы обеспечить вам правильный уход в домашних условиях. Кроме того, после выписки из больницы этому человеку будет нужно отвезти вас домой.
Медицинские сотрудники расскажут вам и лицу, ухаживающему за вами, об операции. Ухаживающему за вами лицу необходимо прийти после операции и получить инструкции на период после выписки, чтобы обеспечить вам правильный уход в домашних условиях. Кроме того, после выписки из больницы этому человеку будет нужно отвезти вас домой.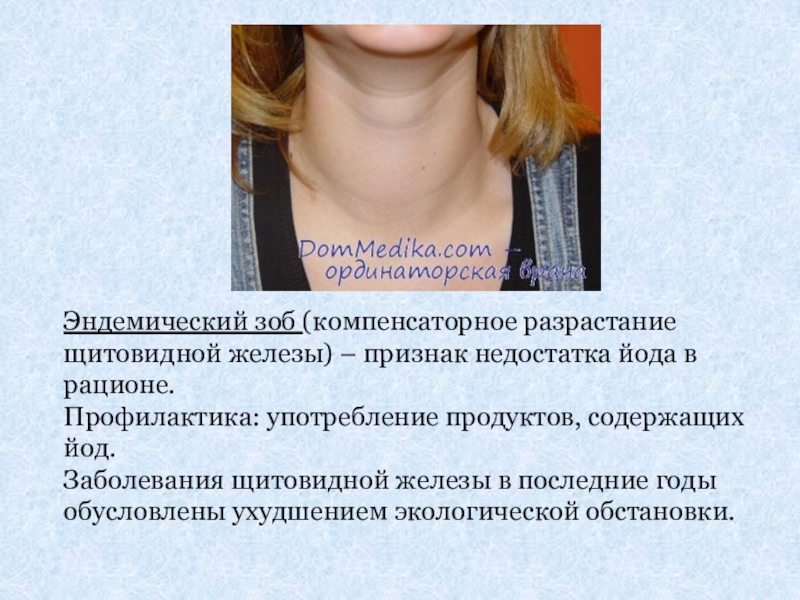
 Если у вас возникли вопросы, обратитесь к медсестре/медбрату или терапевту-пульмонологу.
Если у вас возникли вопросы, обратитесь к медсестре/медбрату или терапевту-пульмонологу. org или позвоните по номеру 646-227-2593, чтобы зарегистрироваться. Для получения дополнительной информации обратитесь к кому-нибудь в офисе хирурга или посмотрите видео How to Enroll in MyMSK: Memorial Sloan Kettering’s Patient Portal на нашем веб-сайте www.mskcc.org/pe.
org или позвоните по номеру 646-227-2593, чтобы зарегистрироваться. Для получения дополнительной информации обратитесь к кому-нибудь в офисе хирурга или посмотрите видео How to Enroll in MyMSK: Memorial Sloan Kettering’s Patient Portal на нашем веб-сайте www.mskcc.org/pe.
 Если проведение операции запланировано на понедельник, вам позвонят в предыдущую пятницу. Если до 19:00 с вами никто не свяжется, позвоните по номеру 212-639-5014.
Если проведение операции запланировано на понедельник, вам позвонят в предыдущую пятницу. Если до 19:00 с вами никто не свяжется, позвоните по номеру 212-639-5014. В зависимости от лекарств это могут быть все или некоторые из лекарств, которые вы обычно принимаете по утрам, либо их вообще не нужно будет принимать.
В зависимости от лекарств это могут быть все или некоторые из лекарств, которые вы обычно принимаете по утрам, либо их вообще не нужно будет принимать.

 Представитель операционной бригады поможет вам лечь на операционный стол. На нижнюю часть ваших ног будут надеты специальные компрессионные ботинки. Они будут плавно надуваться и сдуваться для улучшения тока крови в ногах.
Представитель операционной бригады поможет вам лечь на операционный стол. На нижнюю часть ваших ног будут надеты специальные компрессионные ботинки. Они будут плавно надуваться и сдуваться для улучшения тока крови в ногах.




 Если вам не устанавливали дренаж, вы можете принять душ через 48 часов после операции.
Если вам не устанавливали дренаж, вы можете принять душ через 48 часов после операции.

 Из-за этого растягивается разрез. Вы можете поворачивать голову в стороны и наклонять ее вниз.
Из-за этого растягивается разрез. Вы можете поворачивать голову в стороны и наклонять ее вниз. Это ощущение также является нормой и пройдет со временем.
Это ощущение также является нормой и пройдет со временем. Таких исследований будет два: на тиреотропный гормон (thyroid stimulating hormone, TSH) и на свободный тироксин (free thyroxine, FT4). Эти исследования покажут, достаточно ли у вас в крови гормона щитовидной железы. На основании результатов этих исследований ваш врач или медсестра/медбрат высшей квалификации скорректирует количество принимаемого вами лекарства для щитовидной железы.
Таких исследований будет два: на тиреотропный гормон (thyroid stimulating hormone, TSH) и на свободный тироксин (free thyroxine, FT4). Эти исследования покажут, достаточно ли у вас в крови гормона щитовидной железы. На основании результатов этих исследований ваш врач или медсестра/медбрат высшей квалификации скорректирует количество принимаемого вами лекарства для щитовидной железы.
 За духовной поддержкой может обратиться любой человек вне зависимости от его формальной религиозной принадлежности. Межконфессиональная часовня расположена рядом с основным вестибюлем Memorial Hospital и открыта круглосуточно. Если у вас произошла экстренная ситуация, позвоните оператору больницы и попросите соединить вас с дежурным капелланом.
За духовной поддержкой может обратиться любой человек вне зависимости от его формальной религиозной принадлежности. Межконфессиональная часовня расположена рядом с основным вестибюлем Memorial Hospital и открыта круглосуточно. Если у вас произошла экстренная ситуация, позвоните оператору больницы и попросите соединить вас с дежурным капелланом. Для получения дополнительной информации обратитесь к своему медицинскому сотруднику или позвоните по указанному выше номеру телефона.
Для получения дополнительной информации обратитесь к своему медицинскому сотруднику или позвоните по указанному выше номеру телефона. Вы можете найти обучающие ресурсы, видеозаписи и онлайн-программы.
Вы можете найти обучающие ресурсы, видеозаписи и онлайн-программы.
 Они предоставляют индивидуальные консультации и группы поддержки во время курса лечения и могут помочь вам в общении с детьми и другими членами вашей семьи. Наши социальные работники также могут направить вас в местные агентства и на различные программы, а также предоставить информацию о дополнительных финансовых ресурсах, если вы имеете на это право.
Они предоставляют индивидуальные консультации и группы поддержки во время курса лечения и могут помочь вам в общении с детьми и другими членами вашей семьи. Наши социальные работники также могут направить вас в местные агентства и на различные программы, а также предоставить информацию о дополнительных финансовых ресурсах, если вы имеете на это право. Если вы хотите присоединиться к виртуальной программе обучения, посетите наш веб-сайт www.mskcc.org/vp для получения более подробной информации.
Если вы хотите присоединиться к виртуальной программе обучения, посетите наш веб-сайт www.mskcc.org/vp для получения более подробной информации.


 Для получения дополнительной информации или для записи на мастер-класс позвоните по указанному выше номеру телефона или посетите веб-сайт программы.
Для получения дополнительной информации или для записи на мастер-класс позвоните по указанному выше номеру телефона или посетите веб-сайт программы. nyrxplan.com
nyrxplan.com
 Эти ресурсы помогут вам подготовиться к операции и безопасно восстановиться после нее.
Эти ресурсы помогут вам подготовиться к операции и безопасно восстановиться после нее.
 Изменяйте режим приема препарата только после консультации врача.
Изменяйте режим приема препарата только после консультации врача. BY, врачи получили большое количество вопросов. Часть ответов можно прочитать тут. Сегодня мы публикуем продолжение.
BY, врачи получили большое количество вопросов. Часть ответов можно прочитать тут. Сегодня мы публикуем продолжение. Анализы гормонов все время в норме. Что делать и какому врачу верить?
Анализы гормонов все время в норме. Что делать и какому врачу верить? Кальций показан в зависимости от его показателей в сыворотке крови. После нормализации подострого тиреоидита, при ремиссии можно возобновить занятия спортом. Если подострый тиреоидит продолжит рецидивировать или будет выявлена опухоль щитовидной железы, показано хирургическое лечение. Если же болезнь не будет рецидивировать, повода для удаления щитовидки нет. Для того чтобы не набрать лишний вес, нужно придерживаться принципов рационального питания, в этом случае есть все шансы не располнеть.
Кальций показан в зависимости от его показателей в сыворотке крови. После нормализации подострого тиреоидита, при ремиссии можно возобновить занятия спортом. Если подострый тиреоидит продолжит рецидивировать или будет выявлена опухоль щитовидной железы, показано хирургическое лечение. Если же болезнь не будет рецидивировать, повода для удаления щитовидки нет. Для того чтобы не набрать лишний вес, нужно придерживаться принципов рационального питания, в этом случае есть все шансы не располнеть. Нужно ли мне увеличивать дозировку?
Нужно ли мне увеличивать дозировку? Только потом решается вопрос о показании и необходимости хирургического лечения. В Минске операции на щитовидной железе выполняются в Республиканском центре опухолей щитовидной железы (Минский городской клинический онкологический диспансер). В 7% случаев фолликулярная опухоль может оказаться раком щитовидной железы, поэтому она требует наблюдения, а иногда и хирургического лечения. Лечению медикаментами она не подвергается.
Только потом решается вопрос о показании и необходимости хирургического лечения. В Минске операции на щитовидной железе выполняются в Республиканском центре опухолей щитовидной железы (Минский городской клинический онкологический диспансер). В 7% случаев фолликулярная опухоль может оказаться раком щитовидной железы, поэтому она требует наблюдения, а иногда и хирургического лечения. Лечению медикаментами она не подвергается.
 Фото: Оксана Журавлева
Фото: Оксана Журавлева Прием гормонов не устраняет саму проблему (болезнь), а лишь немного поддерживает железу. Не хочу принимать синтетические гормоны.
Прием гормонов не устраняет саму проблему (болезнь), а лишь немного поддерживает железу. Не хочу принимать синтетические гормоны. По назначению эндокринолога принимаю эутирокс. Посоветуйте, что можно предпринять, чтобы отказаться от приема гормонов в дальнейшем, т.к. симптомы просто уменьшили свою силу, но не исчезли. Больше всего беспокоит мозговой туман, поверхностный сон, проблема с кожей на пальцах рук. Стоит хотя бы один день не принять гормон, сразу чувствуется, как симптомы нарастают.
По назначению эндокринолога принимаю эутирокс. Посоветуйте, что можно предпринять, чтобы отказаться от приема гормонов в дальнейшем, т.к. симптомы просто уменьшили свою силу, но не исчезли. Больше всего беспокоит мозговой туман, поверхностный сон, проблема с кожей на пальцах рук. Стоит хотя бы один день не принять гормон, сразу чувствуется, как симптомы нарастают.














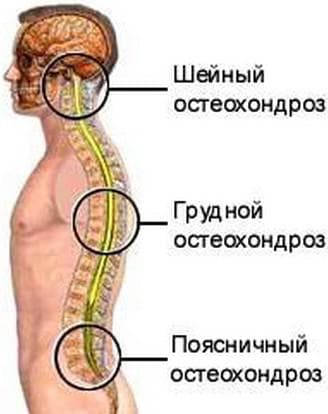







 Причин, вызывающих ощущение, что стоит ком в горле и тяжело дышать, множество. Причем чаще подобный симптом возникает у женщин. Проблема может появиться по следующим причинам:
Причин, вызывающих ощущение, что стоит ком в горле и тяжело дышать, множество. Причем чаще подобный симптом возникает у женщин. Проблема может появиться по следующим причинам: рентген грудной клетки и бронхов; компьютерную и магнитно-резонансную томографию.
рентген грудной клетки и бронхов; компьютерную и магнитно-резонансную томографию. После того, как диагноз поставлен и названа причина, вызвавшая неприятный симптом, будет назначено соответствующее лечение.
После того, как диагноз поставлен и названа причина, вызвавшая неприятный симптом, будет назначено соответствующее лечение.






 Корректирование диеты означает подбор меню больного с целью максимального снижения потребления им жиров животного происхождения и продуктов, имеющих высокую калорийность. При составлении диеты в первую очередь минимизируется употребление жирных сортов мяса в жареном виде и в форме бульонов. Рекомендуемые продукты врачи советуют готовить с использованием пара, принимать пищу приготовленную в отварном и тушеном виде. К рекомендуемой пище относятся молочнокислые продукты, овощи и фрукты, допустимо употребление нежирных сортов мяса и речной рыбы. Благоприятное воздействие на организм при ЖКБ оказывает включение в рацион минеральной воды.
Корректирование диеты означает подбор меню больного с целью максимального снижения потребления им жиров животного происхождения и продуктов, имеющих высокую калорийность. При составлении диеты в первую очередь минимизируется употребление жирных сортов мяса в жареном виде и в форме бульонов. Рекомендуемые продукты врачи советуют готовить с использованием пара, принимать пищу приготовленную в отварном и тушеном виде. К рекомендуемой пище относятся молочнокислые продукты, овощи и фрукты, допустимо употребление нежирных сортов мяса и речной рыбы. Благоприятное воздействие на организм при ЖКБ оказывает включение в рацион минеральной воды.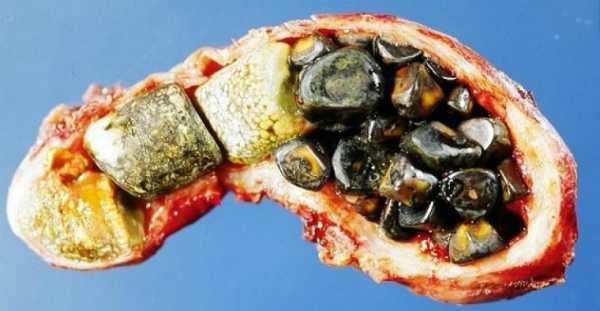



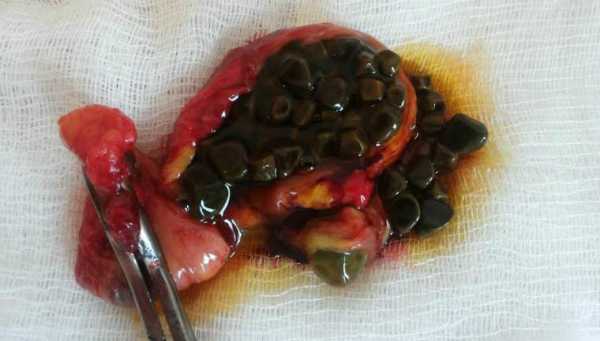

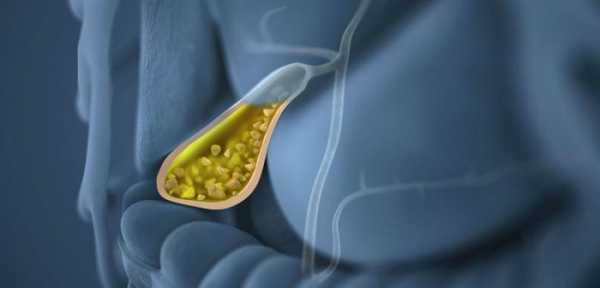


 Дефицит также отмечается у доноров. Частые симптомы:
Дефицит также отмечается у доноров. Частые симптомы:
 Гемоглобин может понижаться из-за курения, частого приема алкогольных напитков.
Гемоглобин может понижаться из-за курения, частого приема алкогольных напитков.
 Принимать смесь с утра на голодный желудок за 20-30 минут до приема пищи по 2 столовые ложки. Не запивать водой.
Принимать смесь с утра на голодный желудок за 20-30 минут до приема пищи по 2 столовые ложки. Не запивать водой.

 Таким образом он очищает организм от продуктов распада. Поэтому без
преувеличения можно утверждать, что гемоглобин отвечает за жизнедеятельность
организма в целом.
Таким образом он очищает организм от продуктов распада. Поэтому без
преувеличения можно утверждать, что гемоглобин отвечает за жизнедеятельность
организма в целом.

 Заподозрить анемию можно при появлении следующих симптомов:
Заподозрить анемию можно при появлении следующих симптомов: С их помощью можно определить вид анемии, если таковая присутствует. Дефицитом гемоглобина считается состояние, когда его уровень опускается ниже 130 г/л у мужчин и 120 г/л у женщин.
С их помощью можно определить вид анемии, если таковая присутствует. Дефицитом гемоглобина считается состояние, когда его уровень опускается ниже 130 г/л у мужчин и 120 г/л у женщин. Они не вызывают резкий дефицит гемоглобина. Анемия развивается постепенно, вызывая медленное ухудшение самочувствия женщины.
Они не вызывают резкий дефицит гемоглобина. Анемия развивается постепенно, вызывая медленное ухудшение самочувствия женщины. Полностью избавиться от симптомов анемии можно только при устранении фактора, вызывающего проблему с эритроцитами. Поэтому не рекомендовано самостоятельно поднимать гемоглобин. Такое улучшение состояния может быть временным и лишь скроет оставшуюся проблему.
Полностью избавиться от симптомов анемии можно только при устранении фактора, вызывающего проблему с эритроцитами. Поэтому не рекомендовано самостоятельно поднимать гемоглобин. Такое улучшение состояния может быть временным и лишь скроет оставшуюся проблему.

 Этот рецепт особенно эффективен при характерном для анемии снижении давления.
Этот рецепт особенно эффективен при характерном для анемии снижении давления.

 Чтобы избежать непредвиденных последствий в период беременности каждой женщине важно контролировать уровень гемоглобина в крови. Как повысить гемоглобин беременным, а также, какие опасные последствия его низкого уровня в крови, узнаем детальнее.
Чтобы избежать непредвиденных последствий в период беременности каждой женщине важно контролировать уровень гемоглобина в крови. Как повысить гемоглобин беременным, а также, какие опасные последствия его низкого уровня в крови, узнаем детальнее. Недостаток кислорода в организме женщины негативно отражается на функционировании многих систем и органов, но самый большой удар на себя берет сердечно-сосудистая система;
Недостаток кислорода в организме женщины негативно отражается на функционировании многих систем и органов, но самый большой удар на себя берет сердечно-сосудистая система;
 Причинами нехватки витамина В12 являются: неправильное питание; избыточный перегруз нервной системы стрессами и перенапряжением; психологическое давление; заболевания желудочно-кишечного тракта.
Причинами нехватки витамина В12 являются: неправильное питание; избыточный перегруз нервной системы стрессами и перенапряжением; психологическое давление; заболевания желудочно-кишечного тракта. В зависимости от уровня гемоглобина в крови различают следующие стадии анемии:
В зависимости от уровня гемоглобина в крови различают следующие стадии анемии:
 Принимать таблетки нужно 2-3 раза в день на протяжении 3 месяцев.
Принимать таблетки нужно 2-3 раза в день на протяжении 3 месяцев. Для гемоглобина необходимо в рацион включить такие основополагающие и железосодержащие продукты, как:
Для гемоглобина необходимо в рацион включить такие основополагающие и железосодержащие продукты, как:
 В основном идут нарушения в наиболее важных звеньях организма — иммунной системе, кроветворной, дыхательной и сердечно-сосудистой системах. Соответственно, эти патологические процессы усугубляют друг друга, создается некий порочный круг, который мешает борьбе организма с опухолью и выздоровлению пациента. На самом деле, падение гемоглобина при онкологии происходит по нескольким причинам:
В основном идут нарушения в наиболее важных звеньях организма — иммунной системе, кроветворной, дыхательной и сердечно-сосудистой системах. Соответственно, эти патологические процессы усугубляют друг друга, создается некий порочный круг, который мешает борьбе организма с опухолью и выздоровлению пациента. На самом деле, падение гемоглобина при онкологии происходит по нескольким причинам:
 Поэтому существует несколько главных способов лечения анемии при раке, в зависимости от механизма развития:
Поэтому существует несколько главных способов лечения анемии при раке, в зависимости от механизма развития: Самые популярные препараты — “Эпрекс” (эпоэтин-альфа), Гемостимулин. Кроме этого, при онкологии часто используются комбинированные препараты, которые параллельно стимулируют лимфопоэз или образование тромбоцитов, однако это во многом зависит от того, какой гемоглобин при онкологии был зафиксирован изначально. Это связано с тем, что при раке часто снижена концентрация в плазме всех форменных элементов крови.
Самые популярные препараты — “Эпрекс” (эпоэтин-альфа), Гемостимулин. Кроме этого, при онкологии часто используются комбинированные препараты, которые параллельно стимулируют лимфопоэз или образование тромбоцитов, однако это во многом зависит от того, какой гемоглобин при онкологии был зафиксирован изначально. Это связано с тем, что при раке часто снижена концентрация в плазме всех форменных элементов крови. Препараты железа рекомендуется вводить внутривенно капельно, эффективность такого пути введения гораздо выше, чем прием таблетированной формы. Особенно, если анемия вызвана химиотерапией или лучевыми процедурами. Восстановление печени после химиотерапии — также важный этап в лечении низкого гемоглобина при раке.
Препараты железа рекомендуется вводить внутривенно капельно, эффективность такого пути введения гораздо выше, чем прием таблетированной формы. Особенно, если анемия вызвана химиотерапией или лучевыми процедурами. Восстановление печени после химиотерапии — также важный этап в лечении низкого гемоглобина при раке. В свою очередь, следует увеличить прием свежих овощей и фруктов, клетчатки, орехов. В дневном рационе обязательно должно быть не менее 300 граммов белка и 600 г легко усваиваемых углеводов, желательно растительного происхождения. Однако, отдельно стоит обратить внимание на продукты, повышающие гемоглобин при онкологии.
В свою очередь, следует увеличить прием свежих овощей и фруктов, клетчатки, орехов. В дневном рационе обязательно должно быть не менее 300 граммов белка и 600 г легко усваиваемых углеводов, желательно растительного происхождения. Однако, отдельно стоит обратить внимание на продукты, повышающие гемоглобин при онкологии.
 Однако, за содержанием гемоглобина в крови нужно тщательно следить, что поможет организму больного лучше бороться с онкологией.
Однако, за содержанием гемоглобина в крови нужно тщательно следить, что поможет организму больного лучше бороться с онкологией. Малая его концентрация также присутствует в плазме в свободном виде. В норме один эритроцит может вмещать примерно 400 млн молекул железосодержащего белка.
Малая его концентрация также присутствует в плазме в свободном виде. В норме один эритроцит может вмещать примерно 400 млн молекул железосодержащего белка. Метгемоглобин (производная железосодержащего белка) прочно связывает ядовитые соединения, в том числе синильную кислоту. Благодаря этому значительно снижается степень интоксикации организма.
Метгемоглобин (производная железосодержащего белка) прочно связывает ядовитые соединения, в том числе синильную кислоту. Благодаря этому значительно снижается степень интоксикации организма.

 Если специалист не указал иное, за основу необходимо принимать информацию, отраженную в аннотации. Согласно инструкции, таблетки нужно употреблять минимум за полчаса до трапезы. Для профилактики анемии необходимо принимать по 1 пилюле в день, для лечения — по 2.
Если специалист не указал иное, за основу необходимо принимать информацию, отраженную в аннотации. Согласно инструкции, таблетки нужно употреблять минимум за полчаса до трапезы. Для профилактики анемии необходимо принимать по 1 пилюле в день, для лечения — по 2.

 Цельную бычью кровь в них не добавляют уже несколько десятков лет, эта технология была признана устаревшей.
Цельную бычью кровь в них не добавляют уже несколько десятков лет, эта технология была признана устаревшей.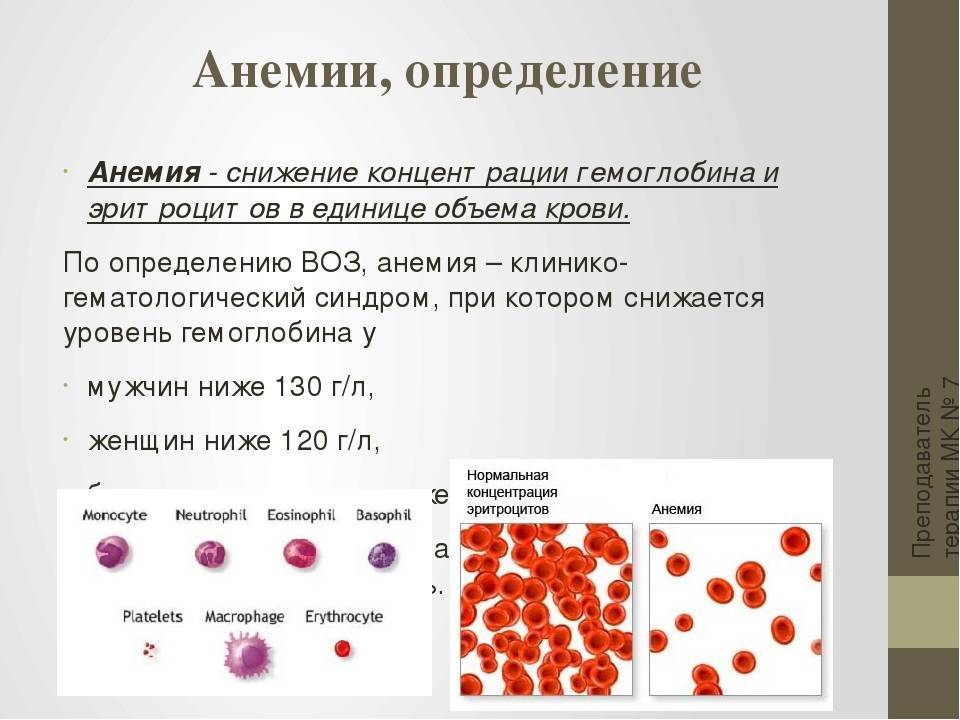
 Это отличное средство, которое помогает прийти в норму системе кроветворения. В 100 г сушеных грибов содержится около 30 мг железа. Врачи утверждают, что употребление 50 г этого продукта в день быстро избавит от признаков анемии.
Это отличное средство, которое помогает прийти в норму системе кроветворения. В 100 г сушеных грибов содержится около 30 мг железа. Врачи утверждают, что употребление 50 г этого продукта в день быстро избавит от признаков анемии. Первое при этом кишечником усваивается лучше. В продуктах может быть как первый, так и второй вариант. Но если после корректировки рациона концентрация гемоглобин не повышается, необходимо обратиться к врачу, который поможет подобрать эффективный препарат.
Первое при этом кишечником усваивается лучше. В продуктах может быть как первый, так и второй вариант. Но если после корректировки рациона концентрация гемоглобин не повышается, необходимо обратиться к врачу, который поможет подобрать эффективный препарат.
 При выраженной анемии наступает гипоксия, то есть нарушается функционирование всех внутренних органов.
При выраженной анемии наступает гипоксия, то есть нарушается функционирование всех внутренних органов. Их:
Их:
 Существует много различных типов пероральных добавок железа, включая таблетки, капсулы, капли и таблетки с пролонгированным высвобождением. Целью перорального приема добавок железа является лечение ваших симптомов за счет повышения уровня железа и гемоглобина в организме.
Существует много различных типов пероральных добавок железа, включая таблетки, капсулы, капли и таблетки с пролонгированным высвобождением. Целью перорального приема добавок железа является лечение ваших симптомов за счет повышения уровня железа и гемоглобина в организме. Однако препараты железа с пролонгированным высвобождением можно принимать один раз в день.
Однако препараты железа с пролонгированным высвобождением можно принимать один раз в день.
 Железо также необходимо для физического роста, неврологического развития, функционирования клеток и синтеза некоторых гормонов [2,3].
Железо также необходимо для физического роста, неврологического развития, функционирования клеток и синтеза некоторых гормонов [2,3]. Потери больше у менструирующих женщин из-за потери крови.Гепсидин, циркулирующий пептидный гормон, является ключевым регулятором как абсорбции железа, так и его распределения в организме, в том числе в плазме [1,2,6].
Потери больше у менструирующих женщин из-за потери крови.Гепсидин, циркулирующий пептидный гормон, является ключевым регулятором как абсорбции железа, так и его распределения в организме, в том числе в плазме [1,2,6]. ЖДА характеризуется низкими концентрациями гемоглобина и снижением гематокрита (доля красных кровяных телец в крови по объему) и среднего корпускулярного объема (показатель размера эритроцитов) [2,10].
ЖДА характеризуется низкими концентрациями гемоглобина и снижением гематокрита (доля красных кровяных телец в крови по объему) и среднего корпускулярного объема (показатель размера эритроцитов) [2,10]. Часто концентрации гемоглобина сочетаются с измерениями сывороточного ферритина для выявления ЖДА [7]. Концентрация гемоглобина ниже 11 г / дл у детей в возрасте до 10 лет или ниже 12 г / дл у лиц в возрасте 10 лет и старше предполагает наличие ЖДА [8]. Нормальные значения гематокрита составляют от 41% до 50% у мужчин и от 36% до 44% у женщин [18].
Часто концентрации гемоглобина сочетаются с измерениями сывороточного ферритина для выявления ЖДА [7]. Концентрация гемоглобина ниже 11 г / дл у детей в возрасте до 10 лет или ниже 12 г / дл у лиц в возрасте 10 лет и старше предполагает наличие ЖДА [8]. Нормальные значения гематокрита составляют от 41% до 50% у мужчин и от 36% до 44% у женщин [18].
 Диетические источники негемового железа включают орехи, бобы, овощи и обогащенные зерновые продукты. В Соединенных Штатах около половины диетического железа поступает из хлеба, круп и других зерновых продуктов [2,3,5]. Грудное молоко содержит железо с высокой биодоступностью, но в количествах, недостаточных для удовлетворения потребностей младенцев старше 4–6 месяцев [2,20].
Диетические источники негемового железа включают орехи, бобы, овощи и обогащенные зерновые продукты. В Соединенных Штатах около половины диетического железа поступает из хлеба, круп и других зерновых продуктов [2,3,5]. Грудное молоко содержит железо с высокой биодоступностью, но в количествах, недостаточных для удовлетворения потребностей младенцев старше 4–6 месяцев [2,20]. .В отличие от других ингибиторов абсорбции железа, кальций может снижать биодоступность негемового и гемового железа. Однако эффекты усилителей и ингибиторов абсорбции железа ослабляются типичной смешанной западной диетой, поэтому они мало влияют на уровень железа у большинства людей.
.В отличие от других ингибиторов абсорбции железа, кальций может снижать биодоступность негемового и гемового железа. Однако эффекты усилителей и ингибиторов абсорбции железа ослабляются типичной смешанной западной диетой, поэтому они мало влияют на уровень железа у большинства людей. 5 унций
5 унций
 К счастью, элементарное железо указано в панели «Факты о добавках», поэтому потребителям не нужно рассчитывать количество железа, поступающего с различными формами добавок железа.
К счастью, элементарное железо указано в панели «Факты о добавках», поэтому потребителям не нужно рассчитывать количество железа, поступающего с различными формами добавок железа. в сутки у женщин старше 19 лет [29].Среднее суточное потребление железа с пищей и добавками составляет 13,7-15,1 мг / день у детей в возрасте 2-11 лет, 16,3 мг / день у детей и подростков в возрасте 12-19 лет и 19,3-20,5 мг / день у мужчин и 17,0- 18,9 мг / день у женщин старше 19 лет. Среднее потребление железа с пищей у беременных составляет 14,7 мг / день [5].
в сутки у женщин старше 19 лет [29].Среднее суточное потребление железа с пищей и добавками составляет 13,7-15,1 мг / день у детей в возрасте 2-11 лет, 16,3 мг / день у детей и подростков в возрасте 12-19 лет и 19,3-20,5 мг / день у мужчин и 17,0- 18,9 мг / день у женщин старше 19 лет. Среднее потребление железа с пищей у беременных составляет 14,7 мг / день [5]. Среди беременных женщин дефицит, основанный на истощении запасов железа, чаще встречается у американок мексиканского происхождения (23,6%) и чернокожих женщин неиспаноязычного происхождения (29,6%), чем у белых женщин неиспаноязычного происхождения (13,9%) [39].
Среди беременных женщин дефицит, основанный на истощении запасов железа, чаще встречается у американок мексиканского происхождения (23,6%) и чернокожих женщин неиспаноязычного происхождения (29,6%), чем у белых женщин неиспаноязычного происхождения (13,9%) [39].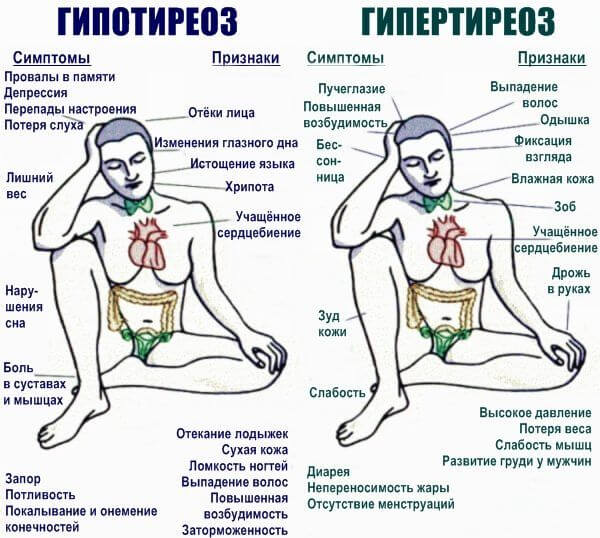



















 Сердечно-сосудистые заболевания являются основной причиной учащённого сердцебиения.
Сердечно-сосудистые заболевания являются основной причиной учащённого сердцебиения. Одним из основных симптомов нарушения работы сердца является тошнота.
Одним из основных симптомов нарушения работы сердца является тошнота. В случае неожиданного приступа необходимо обратится к врачу.
В случае неожиданного приступа необходимо обратится к врачу. Хорошими терапевическими свойствами обладает препарат Атропин.
Хорошими терапевическими свойствами обладает препарат Атропин. Для стабилизации состояния в народной медицине используют измельчённые лимоны.
Для стабилизации состояния в народной медицине используют измельчённые лимоны.










 Загрузка…
Загрузка…












 Пропустить мясо через мясорубку, добавить в фарш перец и паприку и скатать 8 фрикаделек. Порезать овощи кубиками и тушить 10 минут, затем добавить помидоры с соусом, аджику, соль и перец. Положить в получившуюся смесь мясные шарики (жидкость должна чуть прикрывать их) и тушить до готовности.
Пропустить мясо через мясорубку, добавить в фарш перец и паприку и скатать 8 фрикаделек. Порезать овощи кубиками и тушить 10 минут, затем добавить помидоры с соусом, аджику, соль и перец. Положить в получившуюся смесь мясные шарики (жидкость должна чуть прикрывать их) и тушить до готовности.



 Меню на ужин:
Меню на ужин:
 Рецепт супа (2 порции):
Рецепт супа (2 порции):


 Рецепт супа-пюре (2 порции):
Рецепт супа-пюре (2 порции): 4 больших гриба
4 больших гриба 2 тоста из цельнозернового хлеба + 30 г сыра (1 ломтик) + красный лук
2 тоста из цельнозернового хлеба + 30 г сыра (1 ломтик) + красный лук

 150 г фарша индейки
150 г фарша индейки Меню на ужин:
Меню на ужин:

 Рецепт рыбы, запечённой с грибами и луком (2 порции)
Рецепт рыбы, запечённой с грибами и луком (2 порции)






 Диета меню на неделю: Диета на неделю (Видеоверсия)
Диета меню на неделю: Диета на неделю (Видеоверсия)







 Исключить сладости или заменить на менее вредные. Сахар — на натуральный мед, а конфеты и другие кондитерские изделия — фруктами.
Исключить сладости или заменить на менее вредные. Сахар — на натуральный мед, а конфеты и другие кондитерские изделия — фруктами. Овощи очистить, ополоснуть. Нашинковать: картофель — кубиками, морковь — полу кружочками, соцветия капусты — разделить на 2-3 части, а лук оставляется целиком.
Овощи очистить, ополоснуть. Нашинковать: картофель — кубиками, морковь — полу кружочками, соцветия капусты — разделить на 2-3 части, а лук оставляется целиком.
 В конце первой беременности я набрала 28 кг, прежний вес вернула спустя 1,5 года.
В конце первой беременности я набрала 28 кг, прежний вес вернула спустя 1,5 года. День нужно начинать с полезного завтрака, ведь он запускает метаболизм.
День нужно начинать с полезного завтрака, ведь он запускает метаболизм.


 Морковный суп с имбирем
Морковный суп с имбирем Кстати, им очень удобно заменять один из приемов пищи. Главное, покупать проверенный коктейль в проверенном месте, как это делаю я, чтобы не получить разочарование некачественным продуктом.
Кстати, им очень удобно заменять один из приемов пищи. Главное, покупать проверенный коктейль в проверенном месте, как это делаю я, чтобы не получить разочарование некачественным продуктом.










 В зависимости от функционирования щитовидной железы, зоб может быть нетоксический (гормонов вырабатывается нормальное количество) или токсический (гормонов щитовидной железой вырабатывается больше нормы).
В зависимости от функционирования щитовидной железы, зоб может быть нетоксический (гормонов вырабатывается нормальное количество) или токсический (гормонов щитовидной железой вырабатывается больше нормы).  В то же время распространенность зоба значительна и в регионах с достаточным потреблением йода. Дефицит йода способствует увеличению количества клеток щитовидной железы («производственных площадей» щитовидной железы), захватывающих йод и вырабатывающих гормоны щитовидной железы. Среди этих клеток происходит накопление коллоида (продукта клеток щитовидной железы, из которого впоследствие образуются гормоны щитовидной железы). Со временем, коллоида становится больше, железа все больше увеличивается. Указанное увеличение щитовидной железы может быть равномерно распространено по всей ткани (диффузный зоб), однако, значительно чаще имеются очаговые, локальные изменения, из которых формируются узлы, и тогда речь идет об узловом зобе. Определенное значение имеет и наследственность. Известно, что у родственников пациентов с заболеваниями щитовидной железы вероятность выявления узлов повышена. Это касается как доброкачественных узлов, так и злокачественных опухолей.
В то же время распространенность зоба значительна и в регионах с достаточным потреблением йода. Дефицит йода способствует увеличению количества клеток щитовидной железы («производственных площадей» щитовидной железы), захватывающих йод и вырабатывающих гормоны щитовидной железы. Среди этих клеток происходит накопление коллоида (продукта клеток щитовидной железы, из которого впоследствие образуются гормоны щитовидной железы). Со временем, коллоида становится больше, железа все больше увеличивается. Указанное увеличение щитовидной железы может быть равномерно распространено по всей ткани (диффузный зоб), однако, значительно чаще имеются очаговые, локальные изменения, из которых формируются узлы, и тогда речь идет об узловом зобе. Определенное значение имеет и наследственность. Известно, что у родственников пациентов с заболеваниями щитовидной железы вероятность выявления узлов повышена. Это касается как доброкачественных узлов, так и злокачественных опухолей.
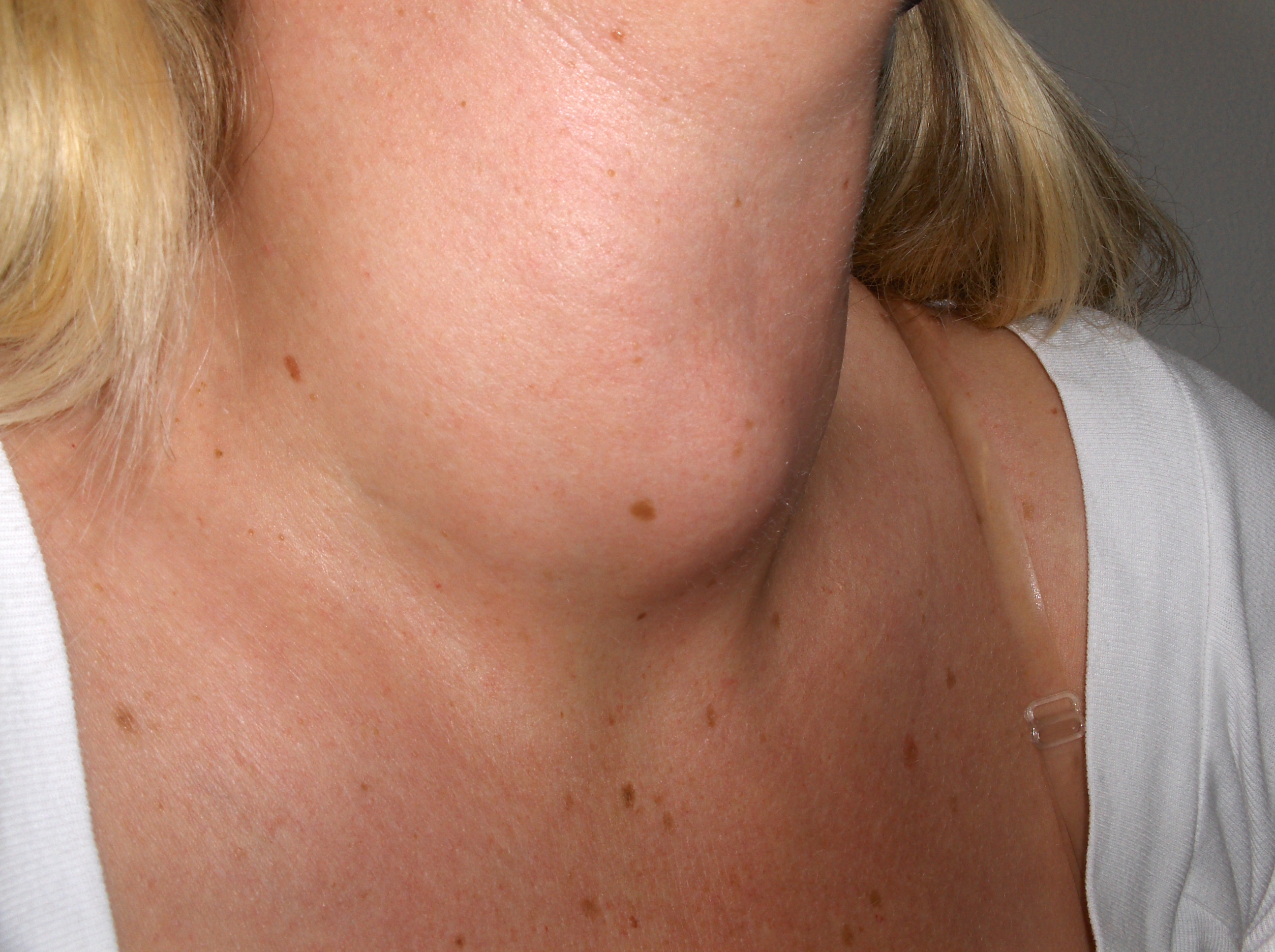 Среди всех методов лечения узлов щитовидной железы оперативное лечение является наиболее радикальным. Только операция может гарантировать, что узел, являющийся источником жалоб пациента, будет полностью удален. Обычно операция проводится в объеме либо удаления одной доли щитовидной железы, либо ткань щитовидной железы удаляется полностью (тиреоидэктомия). При поражении узлами одной доли щитовидной железы удаляется только больная доля, а при множественных узлах в обеих долях — производится полное удаление железы.
Среди всех методов лечения узлов щитовидной железы оперативное лечение является наиболее радикальным. Только операция может гарантировать, что узел, являющийся источником жалоб пациента, будет полностью удален. Обычно операция проводится в объеме либо удаления одной доли щитовидной железы, либо ткань щитовидной железы удаляется полностью (тиреоидэктомия). При поражении узлами одной доли щитовидной железы удаляется только больная доля, а при множественных узлах в обеих долях — производится полное удаление железы.
 Существуют и другие малоинвазивные методы лечения, основанные на воздействии физических факторов. К настоящему моменту наибольший эффект отмечен от применения лазера (лазериндуцированная термотерапия) и модифицированного электромагнитного поля (радиочастотная термодеструкция).
Существуют и другие малоинвазивные методы лечения, основанные на воздействии физических факторов. К настоящему моменту наибольший эффект отмечен от применения лазера (лазериндуцированная термотерапия) и модифицированного электромагнитного поля (радиочастотная термодеструкция).
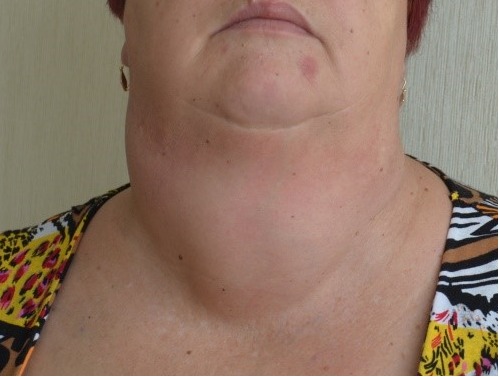

 Её не стоит опасаться, даже если употреблять, например, морскую капусту килограммами. Другое дело, что никто в таких количествах продукты не поглощает.
Её не стоит опасаться, даже если употреблять, например, морскую капусту килограммами. Другое дело, что никто в таких количествах продукты не поглощает. Размер остался прежним – можно спокойно жить до следующей проверки, которую обычно назначают через год. Если же узел вырос или он изначально больше 1 см, проводят пункционную биопсию. И только если при этом выясняется, что риск рака высок, необходима операция. В противном случае хирургическое воздействие ни к чему.
Размер остался прежним – можно спокойно жить до следующей проверки, которую обычно назначают через год. Если же узел вырос или он изначально больше 1 см, проводят пункционную биопсию. И только если при этом выясняется, что риск рака высок, необходима операция. В противном случае хирургическое воздействие ни к чему.
 Классическая его форма – офтальмопатия (пучеглазие), дрожь в теле, учащённое сердцебиение, выраженная потливость, похудание. Однако сейчас очень много и атипических форм гипертиреоза. Та же офтальмопатия, к примеру, встречается лишь у 40 из 100 больных, имеющих этот диагноз.
Классическая его форма – офтальмопатия (пучеглазие), дрожь в теле, учащённое сердцебиение, выраженная потливость, похудание. Однако сейчас очень много и атипических форм гипертиреоза. Та же офтальмопатия, к примеру, встречается лишь у 40 из 100 больных, имеющих этот диагноз. Так что об инвалидизации не может быть и речи. Это совершенно адаптированные люди, живущие нормальной, полноценной жизнью.
Так что об инвалидизации не может быть и речи. Это совершенно адаптированные люди, живущие нормальной, полноценной жизнью. Этому способствуют генетический фактор (довольно часто болезнь наблюдается сразу у нескольких членов семьи), внешние факторы (повышенное содержание в атмосфере СО, курение, недостаточное количество микроэлементов), стрессы и психические переживания, избыточные физические нагрузки, некоторые медикаменты, инфекции вирусного и бактериального происхождения, особенно хронические, адаптационные перегрузки (регулярное переохлаждение, частая смена климата, условий жизни).
Этому способствуют генетический фактор (довольно часто болезнь наблюдается сразу у нескольких членов семьи), внешние факторы (повышенное содержание в атмосфере СО, курение, недостаточное количество микроэлементов), стрессы и психические переживания, избыточные физические нагрузки, некоторые медикаменты, инфекции вирусного и бактериального происхождения, особенно хронические, адаптационные перегрузки (регулярное переохлаждение, частая смена климата, условий жизни). В подобных ситуациях необходимо обратиться к врачу для специального обследования.
В подобных ситуациях необходимо обратиться к врачу для специального обследования. В таких ситуациях узлы чаще всего развиваются на фоне хронического воспаления щитовидной железы – тиреоидита, который и приводит к гипотиреозу. Гипотиреоз может стимулировать рост узлов в щитовидной железе.
В таких ситуациях узлы чаще всего развиваются на фоне хронического воспаления щитовидной железы – тиреоидита, который и приводит к гипотиреозу. Гипотиреоз может стимулировать рост узлов в щитовидной железе. Материал, полученный при пункции, подвергается специальной обработке и исследованию под микроскопом. Результат пункции узла щитовидной железы Ваш врач обычно получает от специалиста – цитолога.
Материал, полученный при пункции, подвергается специальной обработке и исследованию под микроскопом. Результат пункции узла щитовидной железы Ваш врач обычно получает от специалиста – цитолога. Важно постоянное наблюдение у эндокринолога и контроль роста узла не менее 1-2 раз в год.
Важно постоянное наблюдение у эндокринолога и контроль роста узла не менее 1-2 раз в год.

 Следовательно, важнейшей задачей является разграничение доброкачественных и злокачественных образований в ходе обследования.
Следовательно, важнейшей задачей является разграничение доброкачественных и злокачественных образований в ходе обследования. 
 На сегодняшний день пункция узла всегда выполняется под контролем ультразвукового аппарата, является процедурой практически безболезненной, безопасной и занимающей всего несколько минут. Однако от результатов пункционной биопсии во многом будет зависеть требуется ли человеку какое-либо лечение или достаточно просто наблюдать за узлом, выполняя раз в год контрольное ультразвуковое исследование. Если все же операция необходима, крайне важно, чтобы она была выполнена в специализированном хирургическом отделении или хирургом, специализирующимся именно на заболеваниях щитовидной железы. В некоторых случаях вместо операции может быть проведено малоинвазивное лечение — специальный метод, эффективность которого приближается к хирургическому, но при этом разрушение узла достигается инъекциями, что позволяет избежать операции.
На сегодняшний день пункция узла всегда выполняется под контролем ультразвукового аппарата, является процедурой практически безболезненной, безопасной и занимающей всего несколько минут. Однако от результатов пункционной биопсии во многом будет зависеть требуется ли человеку какое-либо лечение или достаточно просто наблюдать за узлом, выполняя раз в год контрольное ультразвуковое исследование. Если все же операция необходима, крайне важно, чтобы она была выполнена в специализированном хирургическом отделении или хирургом, специализирующимся именно на заболеваниях щитовидной железы. В некоторых случаях вместо операции может быть проведено малоинвазивное лечение — специальный метод, эффективность которого приближается к хирургическому, но при этом разрушение узла достигается инъекциями, что позволяет избежать операции. Однако в некоторых случаях один или несколько узлов могут вырабатывать большое количество тиреоидных гормонов, у человека развивается тиреотоксикоз, который приводит к существенному нарушению обмена веществ в организме.
Однако в некоторых случаях один или несколько узлов могут вырабатывать большое количество тиреоидных гормонов, у человека развивается тиреотоксикоз, который приводит к существенному нарушению обмена веществ в организме. Лечение диффузного токсического зоба достаточно длительное и больной во время лечения должен обязательно быть под наблюдением у эндокринолога. К сожалению, лечение диффузного токсического зоба лекарствами не всегда эффективно, тогда необходима операция, которую лучше выполнять именно у хирурга-эндокринолога, представляющего все тонкости данной патологии.
Лечение диффузного токсического зоба достаточно длительное и больной во время лечения должен обязательно быть под наблюдением у эндокринолога. К сожалению, лечение диффузного токсического зоба лекарствами не всегда эффективно, тогда необходима операция, которую лучше выполнять именно у хирурга-эндокринолога, представляющего все тонкости данной патологии. Существуют формы хронического тиреоидита, при которых щитовидная железа достигает очень больших размеров, начинает оказывать компрессию на окружающие органы, в этих случаях требуется хирургическое лечение, но чаще хронический аутоиммунный тиреоидит требует регулярного наблюдение и контроля за уровнем гормонов, а при нарушении выработки гормонов назначения лекарственных препаратов.
Существуют формы хронического тиреоидита, при которых щитовидная железа достигает очень больших размеров, начинает оказывать компрессию на окружающие органы, в этих случаях требуется хирургическое лечение, но чаще хронический аутоиммунный тиреоидит требует регулярного наблюдение и контроля за уровнем гормонов, а при нарушении выработки гормонов назначения лекарственных препаратов.
 Суточная потребность человека в йоде составляет 150 мкг, и фактически весь йод поступающий в организм захватывается щитовидной железой и включается в состав гормонов. Следует отметить, что во время беременности суточная потребность в йоде возрастает.
Суточная потребность человека в йоде составляет 150 мкг, и фактически весь йод поступающий в организм захватывается щитовидной железой и включается в состав гормонов. Следует отметить, что во время беременности суточная потребность в йоде возрастает. Таким образом появилась йодированная соль. Употребляя йодированную соль в пищу человек получает достаточное количество йода. На сегодняшний день при йодировании соли согласно ГОСТ Р 51575-2000 в нее добавляют 20 до 60 г йодата калия на 1 тонну.
Таким образом появилась йодированная соль. Употребляя йодированную соль в пищу человек получает достаточное количество йода. На сегодняшний день при йодировании соли согласно ГОСТ Р 51575-2000 в нее добавляют 20 до 60 г йодата калия на 1 тонну.
 Подбор необходимой дозы тироксина после операции осуществляется эндокринологом и не является сверхсложной задачей. Однако важным является не забывать принимать назначенную дозу лекарства и как минимум ежегодно проводить контроль уровня тиреотропного гормона.
Подбор необходимой дозы тироксина после операции осуществляется эндокринологом и не является сверхсложной задачей. Однако важным является не забывать принимать назначенную дозу лекарства и как минимум ежегодно проводить контроль уровня тиреотропного гормона.

 В течение полугода
обнаружила еще несколько узелков на
горле в районе щитовидной железы и
над ключицей.
В течение полугода
обнаружила еще несколько узелков на
горле в районе щитовидной железы и
над ключицей.
 У взрослого человека она весит аж 15-20 грамм. Она располагается рядом с хрящом гортани, который очень похож на рыцарский щит. Этот хрящ и дал железе ее красивое и устрашающее название. Сама щитовидная железа, кстати, имеет форму… бабочки.
У взрослого человека она весит аж 15-20 грамм. Она располагается рядом с хрящом гортани, который очень похож на рыцарский щит. Этот хрящ и дал железе ее красивое и устрашающее название. Сама щитовидная железа, кстати, имеет форму… бабочки.

 Применение йодированной поваренной соли во многих случаях способно ликвидировать йодный дефицит.
Применение йодированной поваренной соли во многих случаях способно ликвидировать йодный дефицит.