Повышенные тромбоциты в крови: что это значит. Причины и симптомы повышенного уровня тромбоцитов
 Тромбоцитами (кровяными пластинками) называют бесцветные и безъядерные клетки крови сферической формы. Их размер – в три раза меньше по сравнению с эритроцитами: от двух до четырех мкм. Продуцируются пластинки костным мозгом.
Тромбоцитами (кровяными пластинками) называют бесцветные и безъядерные клетки крови сферической формы. Их размер – в три раза меньше по сравнению с эритроцитами: от двух до четырех мкм. Продуцируются пластинки костным мозгом.
Тромбоциты циркулируют в крови не более десяти дней. Затем они поглощаются печенью и селезенкой, а костный мозг бесперебойно вырабатывает новые.
Эти кровяные пластинки выполняют важнейшие функции:
- контролируют свертываемость крови;
- предотвращают кровопотерю, обеспечивая образование сгустка, который закрывает рану;
- защищают от различных повреждений стенки кровеносных сосудов.
В случае избыточного синтеза тромбоцитов или замедления процесса разрушения их количество растет. Опасность такого состояния в том, что усиливается вероятность развития тромбоза – закупорки сосудов.
Механизм и виды повышения тромбоцитов
Когда уровень тромбоцитов превышает норму, то фиксируется состояние под названием тромбоцитоз. Вызвать его могут процессы, происходящие в организме:
- костный мозг продуцирует тромбоциты в большем количестве;
- кровяные пластинки не подвергаются разрушению вовремя, их жизненный цикл превышен;
- сосуды поражены атеросклеротическим процессом;
- в наличии остро выраженное или хроническое кровотечение;
- объем циркулирующей плазмы уменьшается, при этом сохраняется стабильный объем тромбоцитов и остальных клеток крови.
Тромбоцитоз бывает:
- Первичный.
- Вторичный.
- Относительный.
Первичный тромбоцитоз – это гематологическое отклонение, вызванное сбоями в работе костного мозга.
Данный вид тромбоцитоза выступает проявлением миелопролиферативного синдрома. Он характеризуется нарушением функций костного мозга и повышенным кроветворением всех клеток или одного их вида. Тромбоциты вырабатываются бесконтрольно, в результате их концентрация возрастает.
Чаще всего подобные патологии характерны для людей, достигших шестидесяти лет. В более молодом возрасте и у детей они встречаются нечасто.
Диагностируется первичный тромбоцитоз в большинстве случаев случайно.
Вторичный тромбоцитоз – рост количества кровяных пластинок происходит из-за наличия в организме патологий.
Относительный тромбоцитоз проявляется через увеличение в крови тромбоцитов на фоне уменьшения объема плазмы. На самом деле количество кровяных пластинок находится в пределах установленной нормы.
Симптомы тромбоцитоза
При первичном тромбоцитозе наблюдается:
- увеличение селезенки;
- головные боли;
- образование тромбов различной локализации;
- наличие болей в животе, причиной которых могут быть внутренние кровотечения в органах ЖКТ.
Возможно образование тромбов в артериях и венах, что приводит к ишемии – уменьшению кровоснабжения конкретного участка тела из-за ослабления притока артериальной крови. Это проявляется выраженной ломотой в кончиках пальцев и зудом.
Позже могут наблюдаться нарушения работы почек и ЦНС.
А вот вторичный тромбоцитоз протекает без особых симптомов. Их заменяют неприятные ощущения и ухудшение состояние по причине основного заболевания, которое сопровождается повышением содержания кровяных пластинок.
Повышенные тромбоциты: причины
Первичный тромбоцитоз возникает на фоне заболеваний опухолевой природы, таких, как:
- эритремия;
- хронический миелолейкоз.
Когда происходит развитие этих недугов, в крови растет концентрация не только тромбоцитов, но и лейкоцитов.
Вторичный тромбоцитоз может обуславливаться такими причинами:
- Нарушение микроциркуляции крови.
- Развитие в организме инфекции. Наиболее часто она побуждается патогенными бактериями, реже – вирусами, паразитами либо грибками. Возможно появление таких заболеваний как:
- менингит и пневмония;
- гепатиты;
- аспергиллез и кандидоз.
- Воспалительные процессы – обуславливают выработку интерлейкинов, которые являются частью иммунной системы. Они способствуют синтезу тромбопоэтина – гликопротеинового гормона, стимулирующего продуцирование, формирование и утилизацию тромбоцитов.
Повышение количества кровяных пластинок может вызываться:
- коллегнозом;
- ревматической лихорадкой;
- анкилозирующим спондилоартритом;
- ревматоидным артритом;
- болезнью Шенлейна;
- саркоидозом;
- хроническими заболеваниями печени.
- Дефицит железа в организме. Полностью механизм влияния данного состояния на рост тромбоцитов еще не изучен. Для проверки связи между дефицитом железа и ростом количества красных пластинок проводится тест на ферритин – положительный белок, отвечающий за хранение, поглощение железа и его освобождение клетками организма.
- Резекция селезенки или ее дисфункция. Этот орган выступает основным инструментом ликвидации зрелых тромбоцитов. В селезенке обрабатывается третья часть всей массы кровяных пластинок. Поэтому ее атрофия или удаление способствует замедлению распада тромбоцитов, а значит, повышению их концентрации.
- Новообразования. Опухоли, особенно злокачественные, в большинстве случаев провоцируют рост тромбоцитов. Наиболее активны:
- лимфомы;
- нейробластомы;
- гепатобластомы.
Недуг развивается динамично, изменяя и остальные параметры крови, в первую очередь лейкоциты и лимфоциты.
- Побочный эффект от приема лекарств. Вызвать повышение тромбоцитов под силу антимиотикам, кортикостероидам, симпатомиметикам.
Нарушить баланс кровяных клеток могут и:
- интенсивные физические нагрузки;
- сильные нервные переживания и стрессы;
- длительное употребление алкогольных напитков;
- наличие лишних килограммов.
Если наблюдается значительное превышение нормы, то это реально грозит тромбообразованием, поскольку тромбоциты «склеиваются» и мешают свободному движению крови. До инсульта или инфаркта остается один шаг.
Особенности повышения тромбоцитов у беременных
Причины, вызывающие рост тромбоцитов у беременных, такие же, как и описанные выше. Но в дополнение к ним на содержание кровяных пластинок может повлиять:
- Антифосфолипидный синдром (АФС). Актуальность АФС состоит в том, что главным его осложнением являются тромбозы. Во время вынашивания ребенка и в послеродовом периоде существенно возрастает опасность тромботических обострений.
- Обезвоживание по причине частой диареи и рвоты. Наличие отечности и ограниченное употребление жидкости для ее уменьшения только усугубляют ситуацию.
Незначительный рост тромбоцитов во время беременности – физиологическое явление. Когда вынашивание ребенка проходит без осложнений, то подобная ситуация не вызывает излишнего беспокойства у врачей.
Но при значительном росте содержания тромбоцитов, вызывающем повышенную свертываемость крови, появляется серьезная угроза выкидыша. И срок беременности при этом не играет никакой роли.
Поэтому будущей маме нужно быть очень внимательной к себе и беспрекословно выполнять все рекомендации доктора, вовремя сдавать анализы и не пропускать медицинские осмотры.
Особенности тромбоцитоза у детей
Тромбоцитоз возможен у детей в любом возрасте.
Насторожить родителей должны такие симптомы:
- беспричинные кровотечения из носа и десен;
- слабость и головокружение;
- синяки на открытых участках тела даже при малейших травмах и без них;
- конечности становятся холодными;
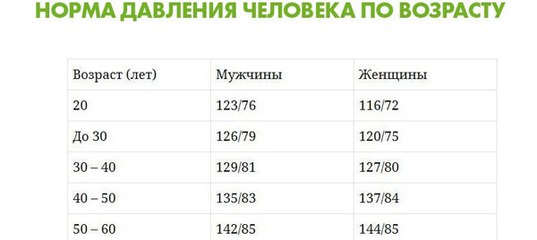
- учащается пульс и растет давление;
- частое затекание кистей и стоп.
Если наблюдается комплекс таких признаков, то медлить с визитом к доктору нельзя.
Постоянные осмотры у педиатра и лабораторные исследования крови помогут выявить патологию в самом начале ее появления.
Как привести тромбоциты в норму
Понизить количество тромбоцитов поможет:
Консервативная терапия. Для того чтобы успешно избавиться от первичного тромбоцитоза, нужно принимать цитостатики, прописанные доктором: миелосан, миелобромол.
Если ситуация непростая, то применяется тромбоцитаферез. Эта процедура предусматривает забор крови, сепарирование ее на центрифуге и выделение тромбоцитов. Затем живительная жидкость возвращается обратно в организм пациента.
Прописывается прием препаратов, которые улучшают микроциркуляцию и препятствуют тому, чтобы кровяные пластинки склеивались между собой.
Возможно назначение антитромбоцитарных средств, в частности, тиклопидина или клопидогреля. Дозировка этих препаратов индивидуальна и обязательно обговаривается с доктором.
Когда появляются тромбозы или ишемические симптомы, применяются коагулянты. Прием их контролируется ежедневным лабораторным исследованием крови.
Корректировка дневного рациона. При повышенных тромбоцитах в ежедневное меню необходимо ввести продукты, содействующие разжижению крови:
- сок томатный и лимоны;
- лук и чеснок;
- жирные сорта рыбы;
- масло оливковое и льняное.
Рацион должен быть наполнен продуктами, которые содержат магний:
- пшеничные отруби и какао;
- гречка и соя;
- миндаль и кешью.
Необходимо не забывать о питьевом режиме, ведь концентрация тромбоцитов растет и по причине недостатка жидкости. Помимо чистой воды стоит выпивать в день пару чашечек зеленого чая, готовить фреши и смузи из свежих овощей и фруктов.
Поменьше нужно употреблять бананы, гранаты, чечевицу и манго. А об алкогольных напитках и табакокурении стоит позабыть полностью.
Повышение содержания тромбоцитов в крови в большинстве случаев свидетельствует о развитии патологий. Необходимо провести полное обследование, которое позволит правильно диагностировать конкретный недуг, вызывающий рост кровяных пластинок.
В его составе должны быть не только стандартные лабораторные тесты, но и УЗИ, колоноскопия, биопсия.
onwomen.ru
Повышенные тромбоциты у женщин: причины, как понизить
Вы здесь: Повышенные тромбоциты у женщинПовышенные тромбоциты у женщин (тромбоцитоз) — повышение количества этих телец в крови может быть обусловлено некоторыми патологическими процессами или воздействием внешних негативных факторов. Повышение уровня тромбоцитов у женщины всегда сопровождается соответствующей клинической картиной, поэтому при плохом самочувствии нужно обращаться к врачу, а не проводить лечение на свое усмотрение или вовсе игнорировать клиническую картину.
Следует отметить, что повышенные тромбоциты в крови у женщин могут быть проявлением не только патологического процесса, но и физиологических особенностей организма. Однако в таких случаях единицы выше нормы будут несущественны, что само по себе не представляет угрозы для жизни человека.
Если есть подозрение на повышение тромбоцитов в крови у женщин, причины может установить только врач путем проведения необходимых диагностических мероприятий — на основании результатов анализов и будет назначено эффективное лечение.
Причины повышенных тромбоцитов в крови у женщин могут быть разными. Выделяют три основные группы этиологической картины патологического процесса:
- первичная;
- вторичная;
- относительная.
Причины повышенных компонентов крови у женщины первичного типа могут быть обусловлены патологическими процессами в красном костном мозге:
- лейкоз;
- злокачественные новообразования;
- метастазирование.
Вторичные причины того, что тромбоциты повышены у женщин:
- маточное кровотечение;
- воспалительные заболевания в организме;
- цирроз печени;
- онкологические процессы пищеварительной или дыхательной системы;
- инфекционные заболевания хронического характера или длительно текущие;
- аутоиммунные или системные патологии;
- остеомиелит;
- удаление селезенки;
- септические процессы;
- прием гормональных контрацептивов;
- частое абортированное прерывание беременности;
- наличие паразитарных заболеваний.
Что касается группы этиологических факторов, повышенное содержание тромбоцитов в крови женщины может быть обусловлено следующими факторами:
- обширная интоксикация организма;
- обезвоживание организма из-за многократной рвоты и диареи;
- недостаточное количество жидкости в организме;
- неправильно питание — скудный рацион, который не содержит необходимых микроэлементов, витаминов и минералов.
Средний объем тромбоцитов повышен, если показатель превышает 400 тыс/мкл для взрослого человека. Для новорожденных это порог в 420 тыс/мкл, а для детей после года и до шести лет — 320 тыс/мкл.
Определить, какая причина того, что тромбоциты в крови повышены, может только врач путем проведения необходимых диагностических мероприятий. Проводить лечение самостоятельно нельзя, так как по одной только клинической картине невозможно определить, какое превышение показателей имеет место и что выступает провоцирующим фактором.
Нормы тромбоцитов в крови у женщин
Если отклонение от нормы несущественное, симптоматика отсутствует или проявляется слабо. Следует отметить, что клиническая картина самого патологического процесса будет дополняться специфическими признаками, которые характерны для первопричинного фактора.
Собирательный симптоматический комплекс будет характеризоваться следующим образом:
- кровотечение без видимой причины — маточные выделения вне менструального цикла, носовые кровотечения, выделения из десен;
- онемение конечностей, ощущение холода;
- слабость, нарастающее недомогание даже после длительного и полноценного отдыха;
- частые головные боли, головокружение;
- постоянное ощущение усталости, болезненный внешний вид;
- подкожные гематомы, которые возникают без предпосылок;
- зуд;
- кожные покровы могут приобретать синюшный оттенок;
- снижение остроты зрения, появление мушек, радужных кругов перед глазами.
Будет присутствовать симптоматика первопричинного фактора. Клиническая картина будет смешана, носит неспецифический характер, поэтому самостоятельно сопоставлять симптомы и лечение нельзя — такие мероприятия могут стать причиной серьезных осложнений. Определение уровня тромбоцитов в крови лежит в компетенции только врача.
Понадобится консультация таких специалистов:
- гематолог;
- гинеколог;
- иммунолог;
- медицинский генетик.
В соответствии с текущей клинической картиной могут привлекаться и другие специалисты.
Диагностическая программа включает следующие мероприятия:
- физикальный осмотр врача общей практики, то есть терапевта;
- общий и развернутый биохимический анализы крови;
- общий анализ мочи и анализ мочи по Нечипоренко;
- анализ каловых масс на скрытую кровь;
- УЗИ органов малого таза и брюшной полости.
В зависимости от симптоматики клиническая картина может корректироваться. По результатам диагностики врач может определить, почему повышены тромбоциты в крови и как этот фактор устранить.
Как понизить тромбоциты в крови правильно, может сказать только врач. При таком патологическом процессе сочетается несколько методов:
- прием медикаментов;
- диета;
- использование народных средств — только после консультации с лечащим врачом.
Медикаментозная часть лечения включает препараты такого спектра действия:
- антикоагулянты;
- антиагреганты;
- нестероидные противовоспалительные;
- Варфарин.
Если прием медикаментов не дает должного результата и все равно присутствует повышенное количество тромбоцитов в крови, может использоваться тромбоцитаферез. Это специальная процедура, которая предусматривает удаление определенного количества тромбоцитарной массы из крови.
Обязательно следует придерживаться диеты. Из рациона придется исключить следующие продукты:
- гранат;
- манго;
- бананы;
- орехи;
- красное мясо;
- жирное, жареное, маринады и копчености;
- шиповник;
- черноплодная рябина;
- грецкие орехи;
- газированные напитки;
- спиртное.
В меню женщине понадобится включить продукты, которые богаты витаминами группы В и магнием, так как эти элементы предотвращают образование тромбов и стабилизируют количество тромбоцитов в крови.
Самолечением заниматься строго запрещено. При плохом самочувствии нужно обращаться к врачу. В качестве профилактики следует придерживаться правил здорового питания и проводить мероприятия по предотвращению провоцирующих отклонение болезней.
medanaliz.pro
Повышенные тромбоциты в крови у женщин: причины, симптомы и лечение
Тромбоциты – это структуры крови, отвечающие за процессы свёртываемости. Они представляют небольшие пластинки красного цвета, имеющие круглую или овальную форму. Эти клетки не содержат ядра.
Они встречаются только в плазме крови. Ни одна другая жидкость не содержит тромбоциты.
Процесс образования пластинок не прерывается, но при определённых обстоятельствах может наблюдаться увеличение интенсивности тромбоцитопоэза в красном костном мозге. Диагностируется увеличение числа этих структур в крови. Часто этому явлению подвергаются женщины.
Почему может быть повышено содержание тромбоцитов в крови у женщины, каковы причины и симптомы такого состояния, чем опасно повышенное количество кровяных телец и как лечится отклонение уровня от нормы?
Функции и определение уровня

Тромбоциты обеспечивают нормальную свёртываемость крови. Эта функция основана на способности к адгезии, то есть к склеиванию клеток между собой.
В норме тромбоциты не образуют агломерации с другими кровяными тельцами, а также не прикрепляются к стенкам сосудов.
При повреждении капилляра формируется тромб – кровяной сгусток. Он блокирует повреждённые сосуд, это способствует остановке кровотечения.
Функции тромбоцитов:
- Питательная. Это насыщение сосудов необходимыми питательными веществами. Достигается за счёт нормальной проницаемости стенок капилляров.
- Строительная. Эти клетки образуют соединительный материал в стенках кровеносных сосудов.
- Защитная. Тромбоциты помогают в формировании иммунного ответа. Они могут прикрепляться к чужеродным белкам, попавшим в организм. Эта способность не позволяет развиваться инфекционному процессу.
- Обменная. При разрушении тромбоцитов высвобождается ряд веществ, включающихся в процессы метаболизма. Эти соединения обеспечивают целостность многих тканей, стенок сосудов.
Нормальный уровень тромбоцитов обеспечивает поддержание всех процессов жизнедеятельности.
Для выявления показателей нужно обратиться в медицинскую лабораторию.
Определение проводится разными способами. Это может быть ручной подсчёт методом микроскопии.
Самые достоверные результаты можно получить при исследовании образца материала с помощью современного анализатора. Такими аппаратами оснащены многие медицинские центры.
Для диагностики необходимо сдать общий анализ крови. Образец берётся из пальца или из вены. Важно сдавать в утренние часы до завтрака.
На окончательный результат влияют такие факторы:
- пол;
- возраст;
- состояние здоровья;
- приём препаратов;
- уровень физической активности.
Лучше не принимать перед сдачей анализа лекарственные препараты. Недостоверные результаты наблюдаются при внутривенном введении средств.
Физическую нагрузку непосредственно перед исследованием стоит исключить. Нужно отказаться от прохождения других обследований до взятия образца.
Женщинам не следует сдавать материал для анализа во время менструации. Это может искажать результаты.
к оглавлению ↑Факторы
В норме количество тромбоцитов в организме должно быть 150-450 тыс/мкл. Для женщин это значение меняется. Верхняя граница нормальных значений – 400 тыс/мкл.
Показатели будут зависеть от возраста женщины. В молодом возрасте уровень тромбоцитов незначительно понижен.
Для женщин характерно колебание уровня кровяных пластинок. Это связано с регулярными менструальными циклами. Объём крови в организме непостоянен, происходит регулярное обновление.
Такие незначительные изменения считаются нормальными. Они не должны вызывать подозрений. Но иногда содержание тромбоцитов увеличивается из-за имеющейся патологии.
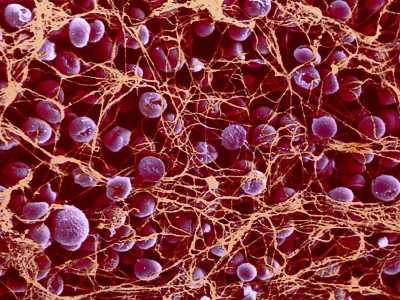
Повышение тромбоцитов в плазме называют тромбоцитозом.
Это состояние может быть первичным или вторичным. Первичный тромбоцитоз предполагает усиленное образование клеток в тканях красного костного мозга.
В эту группу причин входят хронический лейкоз и метастазы, распространившиеся в костный мозг.
Вторичных факторов, провоцирующих повышение количества тромбоцитов, может быть несколько.
Как правило, кровяной состав меняется при развитии патологий в разных системах органов.
Основные причины высокого уровня тромбоцитов в крови у женщины:
- аутоиммунные состояния;
- ревматоидный артрит;
- воспалительные процессы;
- инфекционные болезни;
- гнойные процессы;
- злокачественные опухоли;
- туберкулёз;
- приём препаратов на стероидной основе;
- крупные кровопотери;
- анемия;
- отсутствие селезёнки.
Иногда уровень тромбоцитов у женщин становится выше нормы на фоне снижения количества плазмы.
Это бывает при обезвоживании из-за интоксикации, длительной диареи, регулярных приступов рвоты.
к оглавлению ↑Нормально ли повышение у беременных и после родов

Об относительном тромбоцитозе можно вести речь при беременности. Это может наблюдаться уже на ранних сроках при ярко выраженных симптомах токсикоза.
Из-за тошноты и рвоты организм теряет влагу. Объём плазмы становится меньше.
Анализ покажет увеличение числа тромбоцитов. Сильно завышенный уровень кровяных пластинок при вынашивании ребёнка опасен.
Тогда диагностируется угроза прерывания. Особенно важно контролировать показатели на ранних сроках.
При достижении уровня 400 тыс/мкл нужно начинать лечение разрешёнными препаратами.
Увеличение количества тромбоцитов в послеродовом периоде объясняют тенденцией организма к восполнению потерянных объёмов крови.
При этом наблюдается ускоренный тромбоцитопоэз в костном мозге. Через некоторое время ситуация стабилизируется.
к оглавлению ↑Симптомы и признаки
Диагностировать первичный тромбоцитоз по внешним признакам сложно. Патология не проявляется специфической симптоматикой.
Заподозрить изменение состава крови можно при вторичном тромбоцитозе.
При этом отмечаются следующие признаки:
- ухудшение состояния;
- обострение имеющихся заболеваний;
- утомляемость;
- слабость.
Обычно обостряются все симптомы заболевания, которое провоцирует увеличение числа кровяных пластинок в плазме. Это опасное состояние, которое требует медицинской помощи.
к оглавлению ↑Опасность высокого содержания

При тромбоцитозе увеличивается вязкость крови. Плоские клетки чаще сталкиваются друг с другом.
При этом сохраняется склонность к адгезии, образуются конгломераты, представляющие собой тромбы. Результатом будет ускоренная свёртываемость.
Это состояние опасно тем, что провоцирует ряд патологий.
У женщины могут развиваться следующие заболевания:
- атеросклероз;
- тромбофлебит;
- флеботромбоз.
Кроме этого, повышается риск развития инфаркта или инсульта. В формировании тромба может принимать участие множество кровяных телец.
Сгустки большого размера могут закупоривать артерии или вены. Это состояние называют тромбоз. При отсутствии срочной медицинской помощи возможен летальный исход.
к оглавлению ↑К какому врачу обратиться
При подозрении на изменение состава крови нужно обратиться к терапевту. Он порекомендует сдать общий анализ крови.
Если лабораторная диагностика зафиксирует увеличение числа тромбоцитов, то нужно пройти полное обследование для выявления причин патологии.
Заболевания крови изучает врач-гематолог. Он также будет оценивать другие параметры кровяного состава.
Его заинтересует, в норме ли количество лейкоцитов, отвечающих за формирование иммунного ответа.

Для точной диагностики потребуются дополнительные анализы. Нужно сдать мочу на общий анализ. Это определит наличие воспалительных процессов.
Исследование кала подтвердит или опровергнет присутствие паразитов. Кроме терапевта и гематолога женщине нужно посетить других узких специалистов.
Это может быть гастроэнтеролог, гинеколог или кардиолог. При подтверждении высокого уровня тромбоцитов обычно рекомендуют пройти обследование повторно.
Любое изменение состава крови исследуют в динамике.
к оглавлению ↑Методы лечения
Все методы терапии должны быть согласованы с врачом. Женщинам назначают препараты, разжижающие кровь.
Самый простой вариант – это Аспирин. Содержащаяся в его составе ацетилсалициловая кислота способна понижать вязкость за счёт разрушения самих тромбоцитов.
В лечении применяются антикоагулянты – средства, препятствующие свёртываемости.
Эти лекарства предотвращают формирование тромбов в кровяном русле:
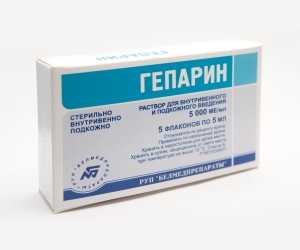
- Ливарудин;
- Гепарин;
- Арготобан;
- Бивалирудин.
Точные дозировки определяет врач. Он же решит, сколько будет длиться курс лечения.
В тяжёлых случаях медикаментозная терапия может быть неэффективной.
Проводят процедуру тромбоцитофереза. При этом из плазмы крови отделяется часть тромбоцитов.
к оглавлению ↑Диета
Немаловажную роль при терапии тромбоцитоза играет правильное питание. Все вещества, попадающие в организм с пищей, влияют на состав крови.
Важно употреблять большое количество жидкости. Обезвоживание – одна из причин увеличения вязкости. Идеальный напиток – чистая вода.
В рационе женщины, склонной к развитию тромбоцитоза, обязательно должны быть:
- растительные масла;
- рыбий жир;
- свежие фрукты;
- овощи;
- ягоды.
Еда должна быть богата ненасыщенными жирными кислотами. Это благотворно влияет на состояние сосудов. Артерии постепенно очищаются от сгустков.
Фрукты и ягоды восполняют запас антиоксидантов – веществ, препятствующих освобождению свободных радикалов.
Количество тромбоцитов будет поддерживаться в норме при употреблении зелёных овощей или имбиря.
к оглавлению ↑Что нельзя делать
Медикаментозная терапия будет эффективной только при соблюдении всех рекомендаций лечащего врача. Средства назначаются индивидуально.
Большинство из них нельзя употреблять при беременности и лактации. Нельзя подбирать препараты, разжижающие кровь, самостоятельно.
Нельзя допускать обезвоживания. 1,5 л воды в день – это норма. Не рекомендуется нарушать диету. Лучше ограничить употребление животных жиров и белковой пищи.
Запрет распространяется на газированные напитки. При диагностированном тромбоцитозе нужно избегать чрезмерных нагрузок. Однако умеренная физическая активность будет полезной.
Повышенный уровень тромбоцитов у женщин выявляется в ходе лабораторных исследований.
Иногда незначительные колебания считаются нормой. Тромбоцитоз не является безопасным состоянием. Он требует коррекции медикаментозными средствами.
Регулярные профилактические осмотры позволят сохранить здоровье.
beautyladi.ru
причины, симптомы и опасные признаки
Тромбоциты – это одни из клеток крови, отвечающие за процесс ее свертывания. Чрезмерное их количество означает угрозу тромбоза. Эти клетки призваны защищать организм от потери крови в случае повреждения тканей или сосудов, но при ряде заболеваний или нарушений функции кроветворения они становятся угрозой организму.
Тромб, состоящий из массы «склеившихся» тромбоцитов, закупоривает сосуд и становится препятствием для нормального кровоснабжения органа или участка тела. Если тромб образуется в жизненно важном органе, например, в легких, сердце или в мозге, это может стать причиной тяжелейших проблем со здоровьем, приводящих к летальному исходу. Именно поэтому уровень тромбоцитов в крови является чрезвычайно важным показателем, помогающим диагностировать различные заболевания.
Содержание статьи:
Причины и симптомы повышения уровня тромбоцитов
Тромбоциты – это самые мелкие клетки крови, которые выполняют важные функции
Причин, по которым у больного диагностируются тромбоциты выше нормы, довольно много. Тромбоцитоз может развиваться вследствие кровотечения – наружного или внутреннего. На кровопотерю организм реагирует усиленной выработкой тромбоцитов, чтобы они смогли закрыть дефект тканей или сосудов и прекратить кровопотерю. Это своеобразная защитная реакция организма, вызванная прямой ему угрозой.
Уровень тромбоцитов в крови также растет при стрессах, сильном волнении, во время скандала. Он возрастает при нарушениях функций клеток костного мозга, при травмах и во время хирургических операций, то есть всегда, когда есть риск потери крови.
Способствуют росту количества тромбоцитов лишний вес и ожирение, злоупотребление спиртными напитками. Но наиболее опасными причинами повышения таких показателей служат тяжелые заболевания:
- Туберкулез.
- Лейкоз.
- Лимфогранулематоз.
- Онкологические поражения почек или печени.
Повышение уровня эритроцитов сопровождает и такие состояния и болезни, как следующие:
- Эритроцитоз.
- Хронический миелолейкоз.
- Гемолиз.
- Анемии.
- Энтерит.
- Артрит.
- Интоксикация.
Любое существенное изменение уровня тромбоцитов в сторону уменьшения или увеличения говорит о нарушениях в организме и может угрожать здоровью и даже жизни. Поэтому при обнаружении таких отклонений необходимо проведение точной диагностики для выявления точной причины нарушения.
Тромбоцитозом называется не любое повышение уровня тромбоцитов, а только то, что держится на высоких показателях длительное время.
Незначительные колебания количества этих клеток в крови могут быть вызваны физиологическими причинами, например, жаждой или приемом спиртного. Также уровень тромбоцитов колеблется естественным образом в течение суток, но эти скачки не могут считаться существенными нарушениями, так как относятся к нормальным физиологическим проявлениям.
Признаками тромбоцитоза могут считаться следующие симптомы:
- Головная боль, спазмы, головокружение.
- Человек страдает от слабости, которая иногда может быть очень выраженной.
- У больного могут возникать различные проблемы со зрением.
- В стуле могут обнаруживаться частички и прожилки крови.
- Кровотечения из носа.
- Повышенная кровоточивость десен.
При появлении таких признаков необходимо обратиться за помощью к гематологу и пройти полноценное комплексное обследование.
Опасные признаки и осложнения

Высокий уровень тромбоцитов может быть признаком опасной патологии
Если тромбоциты выше нормы удерживаются на высоком уровне, это может указывать на наличие очень опасных заболеваний. Они проявляются цианозом, склонностью к кровотечениям и появлению синяков и кровоподтеков даже при легком прикосновении, кожным зудом, одышкой, вегето-сосудистой дистонией.
При высоком уровне тромбоцитов больному угрожает тромбоз, то есть образование крупных плотных сгустков крови, закупоривающих просвет сосуда.
Такие состояния угрожают развитием некоторых смертельно опасных заболеваний:
- Легочной эмболии.
- Инсультов.
- Инфарктов и множества других.
Каждое из этих заболеваний несет огромную угрозу здоровью и жизни больного. Тромбоз сосудов конечностей может стать причиной развития гангрены, а это прямой путь к ампутации. Инсульты и инфаркты – это основные причины смертности, особенно у людей в возрасте от 50 лет и старше.
Диагностика и лечение состояния
Тромбоциты выше нормы – тревожный показатель, но он неоднозначный, не указывающий на конкретное заболевание или нарушение. Для точного определения причин необходимо проведение комплексной диагностики.
Общий анализ крови позволяет определить уровень тромбоцитов
С этой целью используются следующие методы и анализы:
- Проба крови на тромбоциты, которая делается трижды с промежутками от 3 до 5 суток для получения точных данных.
- Анализ крови на уровень содержащегося в нем железа.
- Проба на наличие и количество С-реактивного белка.
- Анализ мочи – общий.
- УЗИ брюшной полости и органов малого таза.
В ряде случаев для уточнения полученных данных и постановки диагноза врач может назначить некоторые дополнительные исследования и анализы. Их количество и направление зависит от индивидуальных особенностей организма больного и подбирается по необходимости.
Лечение тромбоцитоза в первую очередь направлено на избавление от его причины, то есть на основное заболевание.
Как правило, это очень серьезные болезни с высоким уровнем риска для здоровья и жизни пациента, поэтому лечение их всегда комплексное, иногда включающее не только медикаментозную терапию, но и хирургическое вмешательство.
Если уровень тромбоцитов поднимается из-за нарушений, не вызванных тяжелыми болезнями, например, из-за ожирения или большой дозы выпитого спиртного, нужно озаботиться переходом на здоровый образ жизни.
Подробнее о тромбоцитах в анализе крови можно узнать из видео:
Безопасные способы снижения уровня показателя:
- Важным условием оказывается похудание, умеренная физическая активность и отказ от вредных привычек. Обычно пациентам с тромбоцитозом назначают прием аспирина для разжижения крови, а также диету, также направленную на эти цели.
- В первую очередь таким людям нужно откорректировать уровень употребления жидкости. Если выпивать менее 2,5 литров, кровь будет сгущаться, особенно в жару, а организм – страдать от обезвоживания.
- Отказаться от употребления продуктов, которые способствуют сгущению крови и тромбозам. Это бананы, манго, гранаты, орехи, чечевица и ягоды шиповника.
- Увеличить в своем меню количество оливкового и льняного масла, рыбьего жира, зеленого чая, имбиря, чеснока, лука, свеклы и томатов, облепихи, винограда, черники, клюквы и лимонов. Эти продукты способствуют разжижению крови и уменьшению количества тромбоцитов.
- При необходимости принимать препараты магния.
- При высоких показателях тромбоцитов в крови полезно употреблять продукты с высокими концентрациями органических кислот: аскорбиновой, лимонной и яблочной.
При любых нарушениях формулы крови самолечение может оказаться чрезвычайно опасным. Только после правильно выявленной причины изменения уровня тромбоцитов можно приступать к лечению, продуманному и назначенному опытным врачом. Ошибок здесь допускать нельзя, так как на кону зачастую не только здоровье, но и сама жизнь пациента.
Тромбоциты выше нормы при беременности

Тромбоцитоз опасен как для плода, так и для беременной женщины
В большинстве случаев у беременных отмечается снижение уровня тромбоцитов из-за увеличения количества крови в обороте. Только перед самыми родами организм женщины начинает готовиться к большой кровопотере, поэтому в это время количество тромбоцитов увеличивается.
Однако стойкий тромбоцитоз во время беременности опасен, так как угрожает здоровью матери и плода тромбозами. Если у беременной выявлены тромбоциты выше нормы, действовать нужно быстро.
Причинами такого состояния могут быть следующие заболевания:
- Токсикоз беременных, сопровождающийся расстройством пищеварения, тошнотой и рвотой.
- Железодефицитная анемия – частое состояние у беременных.
- Заболевания крови и костного мозга.
- Онкологические процессы.
- Инфекции.
- Хронически протекающие воспалительные процессы.
- Антифосфолипидный синдром.
Каждое из этих состояний и заболеваний может нести угрозу как матери, так и плоду. Сгустившаяся кровь – плохое транспортное средство для переноски кислорода, что негативно сказывается на состоянии плода, ведь он страдает от гипоксии. Длительное состояние нехватки кислорода может привести к отставанию в развитии будущего ребенка, а в первом триместре это прямой путь к потере беременности.
У матери из-за тромбоцитоза может развиться тромбоз, варикозная болезнь, закупорка сосудов важных органов.
При получении данных о тромбоцитозе у беременной врач назначает лекарственные препараты, в основном средства, направленные на разжижение крови. Также беременной нужно соблюдать правильную диету, пить достаточное количество жидкости и следить за своим весом.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
diagnozlab.com
Тромбоциты повышены в крови у взрослого, о чем это говорит
Повышены тромбоциты (PLT) в бланке анализа крови, если их значение превышает 450*109/л. А что значит, когда повышены крупные тромбоциты у взрослого в крови, о чем это говорит, и какими причинами вызывается такая патология?
Современные гематологические анализаторы широко исследуют все форменные элементы крови. И, кроме известных тромбоцитарных индексов, показывают коэффициент крупных тромбоцитов P-LCR и количество крупных тромбоцитов P-LCC. Дополнительные данные помогают врачу правильно оценить состояние больного и точно поставить диагноз.
Виды тромбоцитоза
Явление повышения PLT клеток по сравнению с нормой, составляющей у взрослых 200 — 400*109/л, называется тромбоцитозом. Когда тромбоциты повышены до 700 – 900 *109/л, то это значит, что тромбоцитоз в крови умеренный, а если уровень PLT много выше нормы и больше чем 900*109/л, то это говорит о высоком уровне тромбоцитоза.
Повышение PLT популяции может быть:
- абсолютным – увеличение численности кровяных пластинок;
- относительным – уменьшение объема плазмы, вызванное обезвоживанием организма.
Потеря жидкости из кровяной плазмы при относительном тромбоцитозе может возникнуть по причине:
- продолжительной рвоты;
- диареи;
- распространенных ожогов;
- снижения суточного объема потребляемой жидкости.
Обезвоживание опасно риском сгущения крови, появления тромбов. Не меньшую опасность для состояния здоровья человека представляет абсолютный тромбоцитоз.
При абсолютном тромбоцитозе причины повышения кровяных пластинок могут быть:
- первичными – возникают, как результат активной продукции мегакариоцитов, которые являются источником поступления молодых тромбоцитов;
- вторичными – развиваются, как сопутствующее явление при различных заболеваниях.
Повышение может носить физиологический характер, не представляющий опасности для организма. К таким временным повышениям показателей PLT клеток, иногда довольно значительным, относится увеличение результатов теста после физической нагрузки, эмоционального перенапряжения в ответ на выброс адреналина.
Причины повышения
К первичному тромбоцитозу, когда количество кровяных пластинок увеличивается из-за повышения числа мегакариоцитов, относятся миелопролиферативные заболевания, среди которых:
- полицитемия;
- хронический миелосклероз;
- тромбоцитемия;
- миелофиброз.
Повышенные тромбоциты при миелопролиферативных заболеваниях обнаруживаются в крови в начале болезни. В развернутой стадии болезни количество тромбоцитов падает ниже нормы.
Отклонение численности кровяных пластинок при первичном тромбоцитозе проявляется, как незначительным превышением нормы, так и резким подъемом показателей до экстремальной степени тромбоцитоза, составляющей более чем 1000 *109/л.
Чаще всего повышение тромбоцитов носит вторичный характер, и развивается на фоне болезни, или как проявление компенсаторного механизма в ответ на физиологические изменения в организме.
Причины вторичного тромбоцитоза
Вторичное повышение тромбоцитов, являющееся сопутствующим признаком заболеваний, обнаруживается при болезнях:
- воспалительного характера – туберкулезе, саркоидозе, остеомиелите, язвенном колите, энтероколите, циррозе печени;
- хронических инфекционных заболеваниях;
- аутоиммунных процессах – ревматизме, ревматоидном артрите,
- амилоидозе – нарушениях метаболизма белков;
- острых анемиях – железодефицитной, гемолитических;
- злокачественных опухолях — аденокарциноме почки, раке желудка, поджелудочной железы, легких, лимфогранулематозе, лимфомы;
- кровопотерях, в том числе операционных;
- отказе от алкоголя;
- Рандю-Ослера – наследственной неполноценности эндотелия (внутренней выстилки) кровеносных сосудов;
- после спленэктомии – частичном удалении селезенки;
- столбняке;
- сепсисе.
Причиной повышенного количества тромбоцитов у женщин в крови может стать менструация, токсикоз при беременности, последние недели перед родами, когда организм готовится к значительным кровопотерям.
Привести к повышенному уровню в крови тромбоцитов у женщин при беременности может недостаточный суточный объем потребляемой жидкости, кишечная или респираторная инфекция, гепатит.
Вызвать повышение результатов анализа способно лечение дефицитных состояний, спровоцированных нехваткой витаминов В12 и В9, использование препаратов винкристина, адреналина. К распространенным причинам повышения в крови уровня тромбоцитов у женщин относятся железодефицитная анемия, хронические воспалительные процессы в органах малого таза.
Крупные тромбоциты
Для диагностики имеет значение не только количественное изменение кровяных пластинок, но и качественные нарушения состава популяции. Показатели P-LCR и P-LCC в бланке анализа отражают, сколько содержится крупных (больших) тромбоцитов, средний объем которых (MPV)превышает 12 фл.
Для сравнения – средний объем нормальной зрелой клеточной формы составляет 7,2 – 10,8 фл, прочитать о значении этого тромбоцитарного индекса можно на другой странице сайта.
- P-LCR – относительная величина, показывает коэффициент (%) больших тромбоцитов или отношение количества тромбоцитов размером, превышающим 12 фл, к общему количеству тромбоцитов.
- P-LCC — абсолютный показатель крупных тромбоцитов, показывающий количество этих клеток, измеряется в *109/л.
В норме тромбоцитарный коэффициент P-LCR должен находиться в диапазоне 13 – 43%, а количество тромбоцитов не должно выходить за рамки значений 30 – 90*109/л.
Превышение этих показателей может быть вызвано повышенным содержанием в крови молодых форм, которые больше, чем старые, так как в норме за 9 – 11 дней жизни размеры тромбоцита постепенно уменьшаются.
Кроме того, повышение коэффициента P-LCR может вызываться появлением активированных форм, имеющих уплощенную нес
flebos.ru
Анализ крови: тромбоциты повышены — что это значит?
Если вы обнаружили, что при анализе крови тромбоциты повышены — что это значит нужно изучать индивидуально: каждый отдельный случай требует особого подхода, включающего комплексное клиническое обследование у профильных специалистов, с проведением всех необходимых дополнительных анализов.
Если анализ крови показал, что тромбоциты повышены, всегда ли это значит, что человек болен?
Еще древние высоко оценивали статус крови, задекларировав, что «душа плоти в крови есть». Человеческая жизнь зависит от состояния и состава жидкой ткани, которая выполняет наиважнейшие функции жизнеобеспечения:
- насыщение организма кислородом;
- питание всех органов и тканей;
- вывод из организма продуктов обмена;
- регулирование температуры тела;
- защиту организма от инородных биологических вторжений.
Тромбоциты занимают достойное место среди защитников «цитадели» человеческого тела. Они первыми оказываются на пораженных участках сосудов и формируют первичную пробку.
Тромбоциты способствуют скорейшему плазменному свертыванию, выделяя ферменты, которые превращают растворимый белок плазмы крови, в нерастворимый.
Ученые пришли к выводу, что тромбоциты выделяют «факторы роста», которые способствуют восстановительным процессам в поврежденных тканях.
Но, что происходит, когда тромбоцитов становится слишком много у женщин, мужчин, детей, другими словами тромбокрит выше нормы? Каков количественный критерий для этих кровяных телец?
Повышенный уровень тромбоцитов в крови
О том, какова норма тромбоцитов, в крови здорового человека, поговорим ниже. Сейчас постараемся разобраться, что происходит, когда их становится слишком много.
Основной функцией этих безъядерных клеток является защита организма от потери крови, в случаях поверхностных травм или внутренних кровотечений. Получая сигнал от пораженных сосудов, тромбоциты мгновенно активируются и направляются к «терпящему бедствие» участку.
Достигнув передовой линии, они прочно закрепляются на стенках поврежденных сосудов. Тромбоциты, следующие в «арьергарде», цепляются за первую волну, и так далее, пока не образуется надежный тромб.
Однако, такое положительное качество кровяных пластинок, может создавать серьезные проблемы, если их количество слишком велико.
Дело в том, что процесс активации тромбоцитов фактически необратим. А фактором активации, могут послужить причины не связанные, с описываемым случаем, например:
- истерическое состояние;
- физическая активность, связанная с мышечным напряжением;
- искусственная стимуляция организма препаратами растительного и синтетического происхождения.
Активированные тромбоциты не находят куда податься, но стремление к агрегации у них сохраняется. Большая плотность провоцирует их к действию. Кровяные тельца налипают друг на друга, создавая сгустки, которые попадая в протоки сосудов, блокируют их, образуя тромб.
Критически большое количество тромбоцитов плазме крови называется тромбоцитоз.
Тромбоцитоз. Причины и выявление
Тромбоцитоз не является «самостоятельным» заболеванием. Повышение тромбоцитов в крови носит причинно-следственный характер. Устойчивый высокий показатель, может иметь две основные причины.
Первичная патология, связанная с дисфункцией мегакариоцитов, больших клеток красного костного мозга.
Изменения состава крови, обусловленные перенесенными или протекающими заболеваниями; травмами; послеоперационным состоянием.
Однако следует помнить, что разброс нормального количественного соотношения тромбоцитов на микролитр крови (1мм. куб.), достаточно велик, и зависит от многих психологических и физиологических факторов:
- для мужчин этот показатель равен 180 – 400 тысячам единицам;
- у женщин он несколько ниже, 150 – 380 тысяч единиц;
- еще ниже 100 -350 тысяч единиц, у женщин, в течение 9 -10 дней, после окончания менструального цикла;
- у женщин, беременных, этот показатель также неустойчив, как и настроение, колеблется в районе 100 – 420 тысяч единиц;
- для новорожденных детей, 170 -480 тысяч единиц;
- у ребенка грудничка, 180 – 400 тысяч единиц.
- у детей, от одного года до двенадцатилетнего возраста, расхождение с нормой для взрослых незначительное.
Уровень тромбоцитов определяется по общему анализу крови.
Можно ли считать достаточным, для вынесения диагноза, исследование разового анализа?
Общий анализ крови дал результат, что тромбоциты повышены, значит ли это развитие тромбоцитоза? На этот вопрос может ответить только специалист. При подозрении на заболевание, он направит пациента на дополнительное обследование и комплексные анализы крови:
- повторный общеклинический;
- биохимический;
- серологический;
- анализ на онкомаркеры.
Комплексное исследование состава крови необычайно важно, для составления общей картины и точной диагностики.
Повторный анализ подтвердит (или не подтвердит) постоянный количественный состав крови.
Биохимический анализ помогает выявить вялотекущие воспалительные процессы, без внешних проявлений. Определяет уровень железа в организме. Не до конца научно обоснованно, но путем длительных лабораторных исследований доказано, что содержание железа в крови, напрямую связано с уровнем тромбоцитов.
Серологический анализ проводится, с целью выявления заболеваний вирусного и инфекционного характера, подавляюще действующих на иммунную систему человека.
Анализ на онкомаркеры выявляет наличие в крови раковых клеток. Злокачественные и доброкачественные опухоли могут стать причиной повышенного уровня тромбоцитов.
Временное повышение уровня тромбоцитов крови, зачастую бывает следствием физических и эмоциональных нагрузок, неправильного питания, злоупотребления алкоголем и табаком.
У женщин, борющихся с отеками лица и ног с помощью мочегонных средств, сокращением до минимума потребляемой жидкости, сгущение крови – результат необдуманных методик.
Симптомы, сопровождающие тромбоцитоз, такие как: общая слабость, онемение конечностей, головокружение, сопутствуют многим другим заболеваниям.
До полного выяснения причин, следует отказаться от любых попыток самолечения, с использованием традиционных и нетрадиционных методов. Иначе, можно столкнуться не только с усугублением ситуации, но и получить нежелательные побочные эффекты.
Тромбоциты, повышенные у ребенка — возможные причины и что делать?
У женщин-мам, любые отклонения от, ими же, обусловленной, нормы состояния ребенка, зачастую вызывают панические страхи и позыв к лихорадочным действиям. Но, прежде всего, следует разобраться в причинах возникновения и степени опасности изменений, происходящих в детском организме.

Детям, в процессе роста, свойственны реорганизационные изменения организма, затрагивающие работу эндокринной и кроветворной системы. Это значит, анализ крови, показавший, что у ребенка повышены тромбоциты, должен быть перепроверен и подтвержден.
Отклонения от нормы, в пределах 100 тысяч единиц на микролитр, вполне допустимы. Они могут быть вызваны:
- психологическим стрессом;
- изменением диеты питания;
- увлечением спортивными занятиями, связанными с физическими нагрузками.
Для тяжелых заболеваний, таких как эритремия и тромбоцитемия, характерно очень большое количество тромбоцитов на один кубический миллиметр крови – от 600 тысяч до 1000х1000 единиц, соответственно.
Врач-педиатр, при необходимости, направит ребенка к узким специалистам, акцентируя исследование на возможных причинах.
На, что следует обратить внимание родителям, при подозрении на тромбоцитоз:
- Ребенок стал вялым, малоподвижным.
- Жалуется на головные боли.
- Постоянно мерзнет. При этом, наблюдается повышенная потливость.
- Чешет и трет конечности (кисти рук, лодыжки), жалуется на зуд. Признак онемения.
Если большая часть перечисленных признаков присутствует – следует немедленно показать ребенка врачу, обстоятельно объяснив причины. Если виной окажется сезонный недостаток витаминов, вздохните свободно и порадуйтесь, что с ребенком все в относительном порядке. Болезни лучше предупреждать. Или пресекать в зародыше.
Чем опасен тромбоцитоз? Методы борьбы с заболеванием
В случае, когда обследование не нашло объяснение повышенному содержанию тромбоцитов в крови, следует готовиться к продолжительному, планомерному сдерживанию развития тромбоцитоза. Это необходимо для того, чтобы избежать фатального исхода, попадания сгустка кровяных телец (тромба) в коронарную артерию.
Повышенная вязкость крови, закупорки периферийных сосудов провоцируют:
- дегенеративные изменения костных и мягких тканей конечностей;
- головные боли;
- головокружение;
- ослабление зрения;
- затруднение сердечной деятельности;
- инсульты и инфаркты.
И это, далеко не весь перечень возможных осложнений и заболеваний на фоне тромбоцитоза. Но не стоит впадать в отчаяние, тем более сдаваться.
Анализ крови – тромбоциты повышены, что это значит?
Это значит, что нужно избавиться от всех вредных привычек. Вспомнить, что «здоровый образ жизни» — не просто затертый слоган, но единственный выход в создавшейся ситуации.
- Выбросить из своей жизни сигареты и алкоголь.
- Отказаться от газированных напитков, а также чая, кофе.
- Увеличить употребление соков, богатых аскорбиновой кислотой (яблочный, лимонный).
- Убрать из меню копчености, продукты богатые углеводами.
- Включить в меню морепродукты, чеснок, имбирь.
Если течение заболевания не требует экстренных мер, ограничить медикаментозный прием препаратов небольшой дозой аспирина, для разжижения крови.
Тромбоциты – это жители Вселенной, которая называется человеческим организмом. Они, не видя нас, передают нам сигналы, свидетельствующие о нарушениях в системе жизнеобеспечения. Нам нужно научиться понимать их, а не бросаться в безрассудную борьбу, когда они повышены.
krovinfo.com
причины и что это значит
Тромбоциты являются очень важной составляющей крови человека, их главная задача — создавать тромб в месте повреждения сосуда и сокращать потерю крови организмом. Также в их функции входит заживление поврежденных тканей и частичное питание кровеносных сосудов. P-LCR (коэффициент больших тромбоцитов) может как повышаться, так и понижаться. Уровень этого вида кровяных телец определяется специальным анализом крови, а его отклонения могут свидетельствовать о наличии заболеваний.
Причины
 Так почему уровень тромбоцитов повышается? По происхождению тромбоцитоз принято разделять на три вида: первичный, вторичный и клональный. Заболевание первого типа вызывают нарушения в работе костного мозга, который отвечает за генерацию данного вида клеток. Второй тип является следствием одного или сразу нескольких факторов. Это могут быть физиологические причины, к которым можно отнести:
Так почему уровень тромбоцитов повышается? По происхождению тромбоцитоз принято разделять на три вида: первичный, вторичный и клональный. Заболевание первого типа вызывают нарушения в работе костного мозга, который отвечает за генерацию данного вида клеток. Второй тип является следствием одного или сразу нескольких факторов. Это могут быть физиологические причины, к которым можно отнести:
- беременность;
- физическое перенапряжение;
- увеличенный уровень адреналина.
Воспаления
 Воспалительные процессы в организме, приводящие к тромбоцитозу, способны вызвать следующие заболевания:
Воспалительные процессы в организме, приводящие к тромбоцитозу, способны вызвать следующие заболевания:
- болезнь Кавасаки;
- коллагеноз;
- саркоидоз;
- ревматоидная пурпура;
- ювенальный полиартрит;
- хронический гепатит;
- анкилозирующий спондилоартрит;
- хроническая воспалительная энтеропатия.
Опухоли
Причиной повышения коэффициента тромбоцитов может стать любое онкологическое заболевание, но самыми распространенными являются: лимфомы, нейробластома и гепатобластома.
Травмы и послеоперационный синдром
Посттравматический стресс, равно как и хирургические операции, способны вызвать увеличение уровня тромбоцитов. Сюда можно отнести некоторые заболевания, сопровождаемые обширными поражениями тканей:
Сюда можно отнести некоторые заболевания, сопровождаемые обширными поражениями тканей:
- энтероколит;
- панкреатит;
- некроз тканей.
Гематологические факторы
Самой частой гематологической причиной повышения тромбоцитов признана анемия, или дефицит железа в организме, хотя взаимосвязь этих явлений в полной мере еще не изучена. Химиотерапия, как и острые кровотечения, порождают в костном мозге феномен вовлечения тромбоцитов.
Селезенка отвечает в организме за утилизацию отработавших кровяных телец, орган напрямую связан с кровеносной системой. Заболевания или удаление селезенки (спленэктомия) приводят к реактивному тромбоцитозу. Нарушение функций этого органа приводит к «искусственному» повышению уровня тромбоцитов на фоне снижения общего объема распределяемой массы крови. Такая ситуация также характерна в случаях, когда селезенка отсутствует с рождения (аспления) и при детском дрепаноцитозе, когда орган постепенно атрофируется.
Задайте свой вопрос врачу клинической лабораторной диагностикиАнна Поняева. Закончила нижегородскую медицинскую академию (2007-2014) и Ординатуру по клинико-лабораторной диагностике (2014-2016).Задать вопрос>>
Инфекционные заболевания
- Бактериальные (пневмония, менингит и туберкулез).
- Грибковые (аспергилл, кандида).
- Вирусные (энцефалит, гепатит и гастроэнтерит).
- Различные виды паразитов (токсоплазмоз, токсокароз, пневмоцитоз).
В особо тяжелых случаях, инфекционные заболевания способны повысить уровень тромбоцитов до 1000 г/л.
Цирроз печени, остеомиелофиброз и поликистоз также являются частыми причинами тромбоцитоза, как и длительный прием некоторых видов медикаментов.
Клональный тромбоцитоз
 Первопричина данного отклонения кроется во врожденном дефекте стволовых гемопоэтических клеток, имеющих опухолевый характер. Такие случаи особенно сложны, поскольку процесс совершенно не контролируется, а производимые тромбоциты изначально являются функционально дефектными. Это приводит к нарушениям взаимодействия с другими клетками и субстанциями, ответственными за процессы тромбообразования.
Первопричина данного отклонения кроется во врожденном дефекте стволовых гемопоэтических клеток, имеющих опухолевый характер. Такие случаи особенно сложны, поскольку процесс совершенно не контролируется, а производимые тромбоциты изначально являются функционально дефектными. Это приводит к нарушениям взаимодействия с другими клетками и субстанциями, ответственными за процессы тромбообразования.
Какова норма?
У взрослого человека нормальным уровнем считается от 180 до 400 г/л.В период беременности у женщин значение может варьироваться от 100 до 420 г/л., а сразу после менструации — от 100 до 350 г/л. У грудных детей нормой является 150-450 г/л, а после года жизни содержание тромбоцитов становится таким же, как у взрослых.
Продолжительность жизни тромбоцитов составляет не более 10 суток, поэтому некоторые суточные колебания уровня считаются нормой.
Тромбоциты не одинаковы по размеру, большинство имеет размер 3-4 мкм, меньшие тела называются микроформами, а большие — макроформами.
Особенности первичного тромбоцитоза
 Нарушения в работе костного мозга влекут за собой значительное увеличение тромбоцитов в крови. Это значит, что в печень и селезенку начинает поступать много лишних веществ. Первичному тромбоцитозу больше подвержены пациенты пожилого возраста, у молодежи и детей такое отклонение встречается гораздо реже. Заболевание характеризуется нарушениями в работе системных органов, отчего наблюдается ухудшение самочувствия и головные боли.
Нарушения в работе костного мозга влекут за собой значительное увеличение тромбоцитов в крови. Это значит, что в печень и селезенку начинает поступать много лишних веществ. Первичному тромбоцитозу больше подвержены пациенты пожилого возраста, у молодежи и детей такое отклонение встречается гораздо реже. Заболевание характеризуется нарушениями в работе системных органов, отчего наблюдается ухудшение самочувствия и головные боли.
Для постановки точного диагноза нужно вести наблюдение за мегакариоцитарными ростками, для чего необходимы данные миелограммы (исследования клеточного состава пунктата костного мозга). Кроме того, необходим анализ на lcr и биопсия костного мозга.
Особенности вторичного тромбоцитоза
Симптомы второго типа заболевания очень схожи с первым, но, как правило, не столь ярко выражены. Исключением является лишь патология, вызванная инфекцией, когда уровень тромбоцитов может достигнуть критической отметки. Для лечения вторичного тромбоцитоза очень важно выявить его причину.
Симптомы и диагностика
Признаки тромбоцитоза, особенно вторичного, на начальной фазе можно не распознать за симптомами вызвавшего его заболевания. Но если это заболевание лечится в условиях стационара, где анализы крови проводятся регулярно, то пропустить увеличение тромбоцитов невозможно. Однако следует знать основные признаки этого отклонения:
Но если это заболевание лечится в условиях стационара, где анализы крови проводятся регулярно, то пропустить увеличение тромбоцитов невозможно. Однако следует знать основные признаки этого отклонения:
- Подкожные кровоизлияния. Следует обращать внимание на появление синяков без всякой причины.
- Повышенная чувствительность кончиков пальцев и болевые ощущения.
- Постоянно зудящая кожа может говорить не только о дерматологических заболеваниях. Кроме того, кожа может приобрести синеватый оттенок.
- Кишечные, маточные и носовые кровотечения.
- Вялость, слабость, нарушение зрения.
Не обязательно, что при заболевании проявятся разом все симптомы. Но появление 2-3 из них служит основанием для визита к врачу. Для правильной постановки диагноза необходимо учитывать все настоящие болезни пациента и те, которые он перенес ранее. Дополнительные анализы и исследования включают в себя:
- общий анализ крови;
- биопсию костного мозга;
- молекулярные исследования;
- УЗИ органов малого таза и брюшной полости.
Лечение
Повышение коэффициента тромбоцитов грозит образованием тромбов и возможной закупорке кровеносных сосудов.Такая ситуация часто приводит к тяжелым последствиям, поэтому тромбоцитоз необходимо своевременно лечить. Обращаться за помощью нужно к гематологу (специалисту по заболеваниям крови).
Медикаменты
 Лекарственные препараты для лечения тромбоцита (цитостатики) назначаются только при значительных отклонениях от нормы, чаще всего терапия ограничивается наблюдением и диетой. Но в некоторых случаях применение специальных препаратов необходимо.
Лекарственные препараты для лечения тромбоцита (цитостатики) назначаются только при значительных отклонениях от нормы, чаще всего терапия ограничивается наблюдением и диетой. Но в некоторых случаях применение специальных препаратов необходимо.
- Анагрелид.
- Интерферон альфа.
- Гидроксимочевина.
- Алкилирующие средства.
- Радиоактивный фосфор 32P.
Народная медицина
 Нужно помнить, что тромбоцитоз и тромбоцитопения (пониженный уровень тромбоцитов) являются совершенно противоположными недугами, поэтому при выборе лекарственной травы важно не совершить ошибку и не усугубить ситуацию. Рецепты народной медицины следует применять только с одобрения лечащего врача. Вот некоторые из них:
Нужно помнить, что тромбоцитоз и тромбоцитопения (пониженный уровень тромбоцитов) являются совершенно противоположными недугами, поэтому при выборе лекарственной травы важно не совершить ошибку и не усугубить ситуацию. Рецепты народной медицины следует применять только с одобрения лечащего врача. Вот некоторые из них:
- Взять 200 г корня шелковицы и залить 3 л кипятка. Варить 15 мин, после чего процедить и дать отстояться. Принимать по 150 г 3 раза в день.
- Одна чайная ложка донника аптечного заливается стаканом кипятка, после чего настаивается в течение получаса. Употребить в течение 1 дня, небольшими порциями. Рекомендуемый курс лечения — не более 3 недель. Через 3 месяца курс можно будет повторить.
Диета
Для успешного лечения необходимо придерживаться специальной диеты, призванной снизить уровень тромбоцитов. Сюда входят продукты, оказывающие на кровь разжижающее действие:
Сюда входят продукты, оказывающие на кровь разжижающее действие:
- чеснок и лук;
- сок томатный;
- яблочный уксус;
- рыбий жир;
- растительное масло (льняное или оливковое).
Особенно полезен чеснок, разжижающий кровь и растворяющий начавшие формироваться тромбы. Рекомендуется употреблять продукты, богатые магнием, поскольку последний предотвращает образование в крови сгустков. При тромбоцитозе недопустимо обезвоживание организма, поэтому необходимо употреблять должное количество жидкости (2-2.5 литра в течение суток). Наиболее полезно пить натуральные соки, приготовленные из фруктов и ягод, предпочтительно кислых. Очень помогает и зеленый чай.
Поскольку целью терапии является разжижение крови, из рациона должны быть исключены продукты обратного действия:
- шиповник;
- манго;
- грецкие орехи;
- бананы;
- чечевица;
- черноплодная рябина;
- гранат.
Вязкость крови повышает и употребление некоторых видов медицинских препаратов:
- гормональных;
- мочегонных;
- противозачаточных.
Современная медицина располагает полным набором средств для лечения тромбоцитоза, важно лишь своевременно обратиться за помощью. Нужно помнить, что пациенты, не получившие своевременного, полноценного лечения, рискуют столкнуться с дальнейшим прогрессированием болезни. Относитесь к своему здоровью так, как оно того заслуживает.
1pokrovi.ru


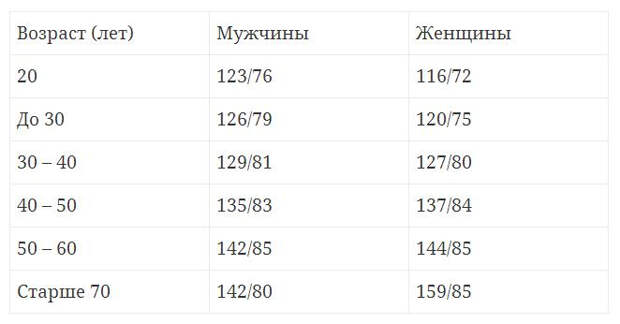
 Считать толчки нужно ровно минуту.
Считать толчки нужно ровно минуту. На частоту пульса могут влиять гормоны. Поэтому патологии эндокринной системы могут пагубно влиять на частоту пульса. Так же высокий пульс может быть спровоцирован стрессами и нервным состоянием. Поэтому по возможности необходимо оградить старика от нервных ситуаций.
На частоту пульса могут влиять гормоны. Поэтому патологии эндокринной системы могут пагубно влиять на частоту пульса. Так же высокий пульс может быть спровоцирован стрессами и нервным состоянием. Поэтому по возможности необходимо оградить старика от нервных ситуаций. Любой степени интенсивности соответствует своя пульсовая зона. Каждая тренировка содержит пиковые и восстановительные нагрузки, соответствующие определенным пульсовым зонам. На это необходимо обратить внимание, иначе вы рискуете попасть не в свою пульсовую зону и перегрузить организм.
Любой степени интенсивности соответствует своя пульсовая зона. Каждая тренировка содержит пиковые и восстановительные нагрузки, соответствующие определенным пульсовым зонам. На это необходимо обратить внимание, иначе вы рискуете попасть не в свою пульсовую зону и перегрузить организм. Простым индикатором того, что вы находитесь в правильной пульсовой зоне, является то, что вы можете свободно разговаривать во время бега.
Простым индикатором того, что вы находитесь в правильной пульсовой зоне, является то, что вы можете свободно разговаривать во время бега. Тогда формулы такие:
Тогда формулы такие:
 Но, перед тем как переходить к цифрам, давайте выясним, на что вообще влияет этот показатель, зачем за ним следить?
Но, перед тем как переходить к цифрам, давайте выясним, на что вообще влияет этот показатель, зачем за ним следить? Поэтому такая тренировка разрешена и пожилым, и детям, и беременным женщинам, и людям, которые восстанавливают физическую форму после серьезных заболеваний или травм;
Поэтому такая тренировка разрешена и пожилым, и детям, и беременным женщинам, и людям, которые восстанавливают физическую форму после серьезных заболеваний или травм; /мин. В состоянии покоя нормальными показателями считаются 60-100 уд./мин.
/мин. В состоянии покоя нормальными показателями считаются 60-100 уд./мин.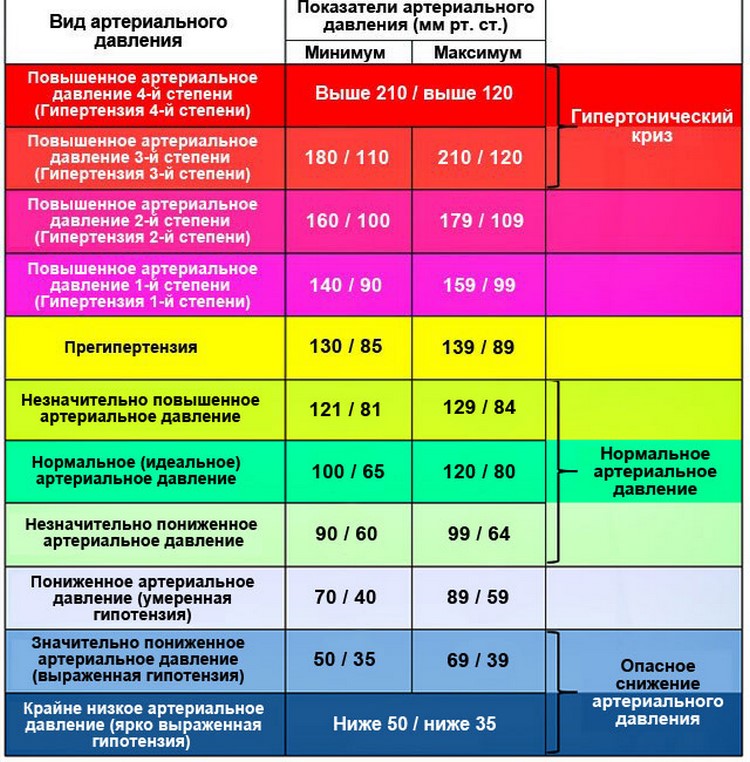 Дети постоянно растут, а на это нужно много сил. Вот почему высокий пульс при ходьбе у ребенка не является нарушением.
Дети постоянно растут, а на это нужно много сил. Вот почему высокий пульс при ходьбе у ребенка не является нарушением.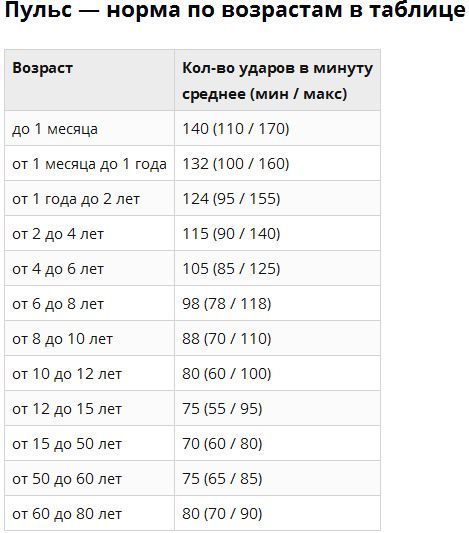 /мин. Если показатели оказываются выше – ходите медленнее, побольше отдыхайте, не стремитесь ставить рекорды. Двигаться все же необходимо, хотя бы для того, чтобы хорошенько подышать свежим воздухом. При возникновении болезненных покалываний в области сердца, головокружений или любых других недомоганий, незамедлительно прервите тренировку. Если болезненные проявления случаются часто – посетите доктора.
/мин. Если показатели оказываются выше – ходите медленнее, побольше отдыхайте, не стремитесь ставить рекорды. Двигаться все же необходимо, хотя бы для того, чтобы хорошенько подышать свежим воздухом. При возникновении болезненных покалываний в области сердца, головокружений или любых других недомоганий, незамедлительно прервите тренировку. Если болезненные проявления случаются часто – посетите доктора.
 Большое значение имеет то, каков он не только во время бега, но и после занятий.
Большое значение имеет то, каков он не только во время бега, но и после занятий.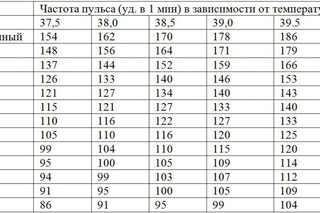 Однако не зависимо от правильности или неправильности занятий на пульс могут влиять и другие факторы. Среди них можно отметить:
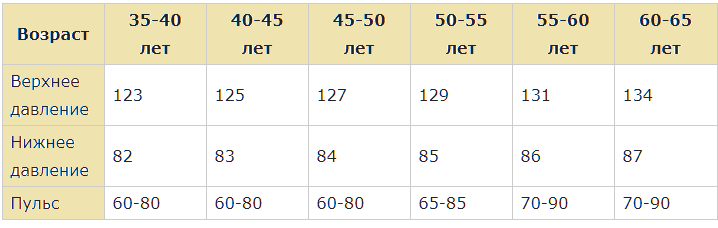
Однако не зависимо от правильности или неправильности занятий на пульс могут влиять и другие факторы. Среди них можно отметить: Это позволит безопасно и постепенно подготовить организм к предстоящей нагрузке. Для мужчины тридцати лет допустимы параметры от 95 до 114. Женщина того же возраста должна иметь пульс от 98 до 118 ударов в минуту.
Это позволит безопасно и постепенно подготовить организм к предстоящей нагрузке. Для мужчины тридцати лет допустимы параметры от 95 до 114. Женщина того же возраста должна иметь пульс от 98 до 118 ударов в минуту. Для их ровесниц эти цифры составляют 137 – 157 ударов.
Для их ровесниц эти цифры составляют 137 – 157 ударов. По их мнению, подобные расчеты должны проводиться только в индивидуальном порядке. Поэтому за правильный пульс можно смело принимать тот, при котором бегун спокойно дышит через нос и превосходно себя чувствует.
По их мнению, подобные расчеты должны проводиться только в индивидуальном порядке. Поэтому за правильный пульс можно смело принимать тот, при котором бегун спокойно дышит через нос и превосходно себя чувствует.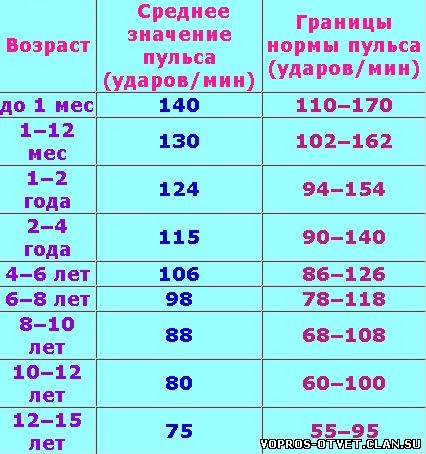 Приборы, измеряющие пульс прикосновением пальца могут не давать точных результатов при определенных погодных условиях. К несомненным плюсам этих гаджетов можно отнести звуковой сигнал, который прозвучит в том случае, если заданный порог пульса превышен.
Приборы, измеряющие пульс прикосновением пальца могут не давать точных результатов при определенных погодных условиях. К несомненным плюсам этих гаджетов можно отнести звуковой сигнал, который прозвучит в том случае, если заданный порог пульса превышен.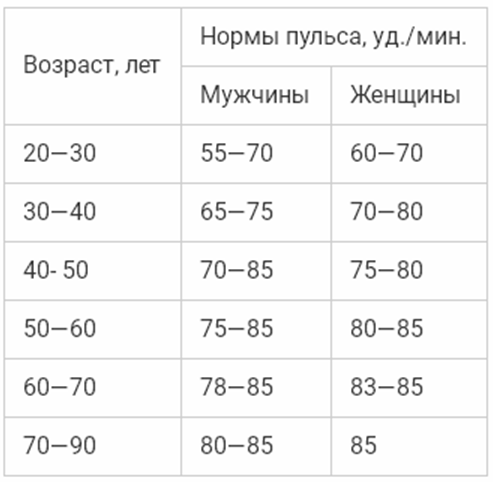
 У наших больных чаще всего ухудшение ситуации связано с такими тромбообразованиями», — рассказывает врач.
У наших больных чаще всего ухудшение ситуации связано с такими тромбообразованиями», — рассказывает врач.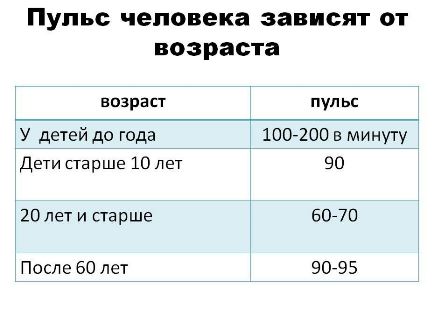

 А вот для более точных измерений вам вообще никакие устройства не нужны — пульс можно отследить банальной пальпацией, прижав палец к нужному месту на запястье или шее. Делать замеры лучше в состоянии покоя, поскольку любые гаджеты, кроме профессиональных пульсометров, обычно серьезно врут под нагрузкой.
А вот для более точных измерений вам вообще никакие устройства не нужны — пульс можно отследить банальной пальпацией, прижав палец к нужному месту на запястье или шее. Делать замеры лучше в состоянии покоя, поскольку любые гаджеты, кроме профессиональных пульсометров, обычно серьезно врут под нагрузкой.  Если вы регулярно обращаете внимание на свою RHR, это может помочь вам заметить, когда что-то не так. Если вы обычно регистрируете свою RHR около 65 ударов в минуту и замечаете, что она неуклонно растет, это может быть сигналом о том, что с вашим здоровьем что-то не так.
Если вы регулярно обращаете внимание на свою RHR, это может помочь вам заметить, когда что-то не так. Если вы обычно регистрируете свою RHR около 65 ударов в минуту и замечаете, что она неуклонно растет, это может быть сигналом о том, что с вашим здоровьем что-то не так.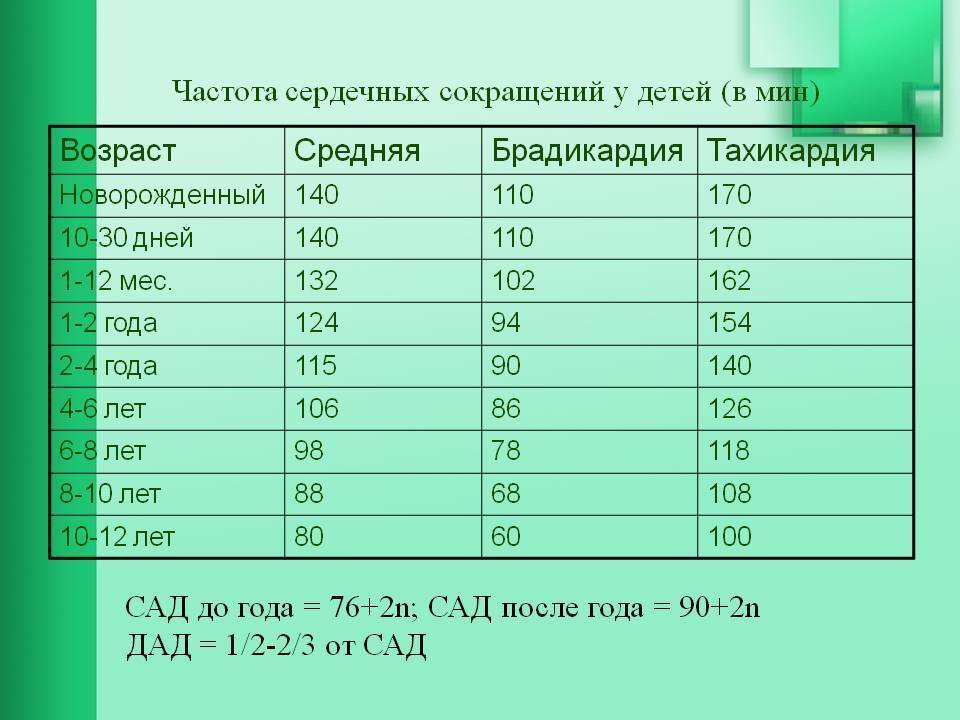 В конце концов, эти удары заканчиваются. Чем больше ударов, тем больше нагрузка на сердце.Взаимодействие с другими людьми
В конце концов, эти удары заканчиваются. Чем больше ударов, тем больше нагрузка на сердце.Взаимодействие с другими людьми

 Сердце получает управляемый электрический шок, чтобы попытаться восстановить нормальный ритм.
Сердце получает управляемый электрический шок, чтобы попытаться восстановить нормальный ритм.


 Изменения частоты сердечных сокращений или ритма, слабый пульс или твердость кровеносного сосуда могут быть вызваны сердечным заболеванием или другой проблемой.
Изменения частоты сердечных сокращений или ритма, слабый пульс или твердость кровеносного сосуда могут быть вызваны сердечным заболеванием или другой проблемой. Ваш пульс меняется каждую минуту. Это будет быстрее, если вы занимаетесь спортом, у вас жар или стресс. Когда вы отдыхаете, это будет медленнее.
Ваш пульс меняется каждую минуту. Это будет быстрее, если вы занимаетесь спортом, у вас жар или стресс. Когда вы отдыхаете, это будет медленнее.


 Ваш кровеносный сосуд должен быть мягким. Случайные паузы или дополнительные доли — это нормально. Обычно ваш пульс немного ускоряется, когда вы глубоко дышите. Вы можете проверить это нормальное изменение частоты пульса, изменив характер дыхания и измерив пульс.
Ваш кровеносный сосуд должен быть мягким. Случайные паузы или дополнительные доли — это нормально. Обычно ваш пульс немного ускоряется, когда вы глубоко дышите. Вы можете проверить это нормальное изменение частоты пульса, изменив характер дыхания и измерив пульс.
 Используйте этот интерактивный инструмент: какова ваша целевая частота пульса? Этот инструмент рассчитывает вашу целевую частоту пульса, используя максимальную частоту пульса (в зависимости от вашего возраста), частоту пульса в состоянии покоя и вашу активность.
Используйте этот интерактивный инструмент: какова ваша целевая частота пульса? Этот инструмент рассчитывает вашу целевую частоту пульса, используя максимальную частоту пульса (в зависимости от вашего возраста), частоту пульса в состоянии покоя и вашу активность.

 Ваша частота пульса (пульс) во время и после тренировки будет выше, чем частота пульса в состоянии покоя.
Ваша частота пульса (пульс) во время и после тренировки будет выше, чем частота пульса в состоянии покоя.

































































































































 2. Морковь натираем на крупной терке и добавляем к капусте.
2. Морковь натираем на крупной терке и добавляем к капусте. 3. Руками просто перемешиваем оба эти ингредиента. Причем, капусту обжимать не следует, иначе она может стать мягкой.
3. Руками просто перемешиваем оба эти ингредиента. Причем, капусту обжимать не следует, иначе она может стать мягкой. 4. Берем чистую 3-литровую банку и складываем в нее капусту с морковью, слегка утрамбовывая. Наполняем всю банку. Сверху на капусту ложкой добавляем соль и сахар.
4. Берем чистую 3-литровую банку и складываем в нее капусту с морковью, слегка утрамбовывая. Наполняем всю банку. Сверху на капусту ложкой добавляем соль и сахар. 5. Капуста должна обязательно кваситься в рассоле. Просто заливаем капусту холодной некипяченой водой (только не хлорированной) до самого горлышка банки.
5. Капуста должна обязательно кваситься в рассоле. Просто заливаем капусту холодной некипяченой водой (только не хлорированной) до самого горлышка банки.
 Во время закваски количество рассола увеличится и он будет вытекать из банки, поэтому банку с капустой обязательно поместите в таз или любую другую емкость.
Во время закваски количество рассола увеличится и он будет вытекать из банки, поэтому банку с капустой обязательно поместите в таз или любую другую емкость.

 4. В 3-литровую банку постепенно утрамбовываем капусту и каждый слой пересыпаем солью с сахаром. Наполняем банку до самого верха.
4. В 3-литровую банку постепенно утрамбовываем капусту и каждый слой пересыпаем солью с сахаром. Наполняем банку до самого верха. 5. Банку закрываем пластмассовой крышкой, под низ ставим блюдце или миску. Капуста кваситься 3 дня при комнатной температуре. Не забываем 1 — 2 раза в день прокалывать капусту деревянной или пластмассовой палочкой.
5. Банку закрываем пластмассовой крышкой, под низ ставим блюдце или миску. Капуста кваситься 3 дня при комнатной температуре. Не забываем 1 — 2 раза в день прокалывать капусту деревянной или пластмассовой палочкой.



 2. Яблоки выбираем кисло-сладких сортов типа антоновки. Яблоки нарезаем тонкими дольками.
2. Яблоки выбираем кисло-сладких сортов типа антоновки. Яблоки нарезаем тонкими дольками.






































 Диета при остром панкреатите имеет свои особенности, отличающие ее от других диет. О том, что характерно для диеты при остром панкреатите, об особенностях питания при заболеваниях поджелудочной железы расскажет этот пост.
Диета при остром панкреатите имеет свои особенности, отличающие ее от других диет. О том, что характерно для диеты при остром панкреатите, об особенностях питания при заболеваниях поджелудочной железы расскажет этот пост.








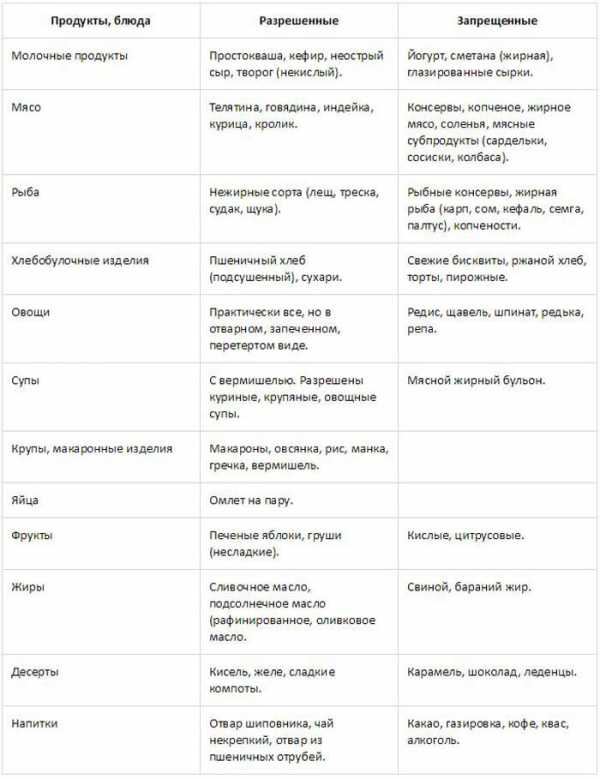












 Протирают жилистое
мясо и богатые клетчаткой овощи. Температура готовых блюд 20-52⁰С.
Протирают жилистое
мясо и богатые клетчаткой овощи. Температура готовых блюд 20-52⁰С.  Слоеное и сдобное тесто, пирожные, торты, жареные пирожки, шоколад, кремовые изделия
Слоеное и сдобное тесто, пирожные, торты, жареные пирожки, шоколад, кремовые изделия
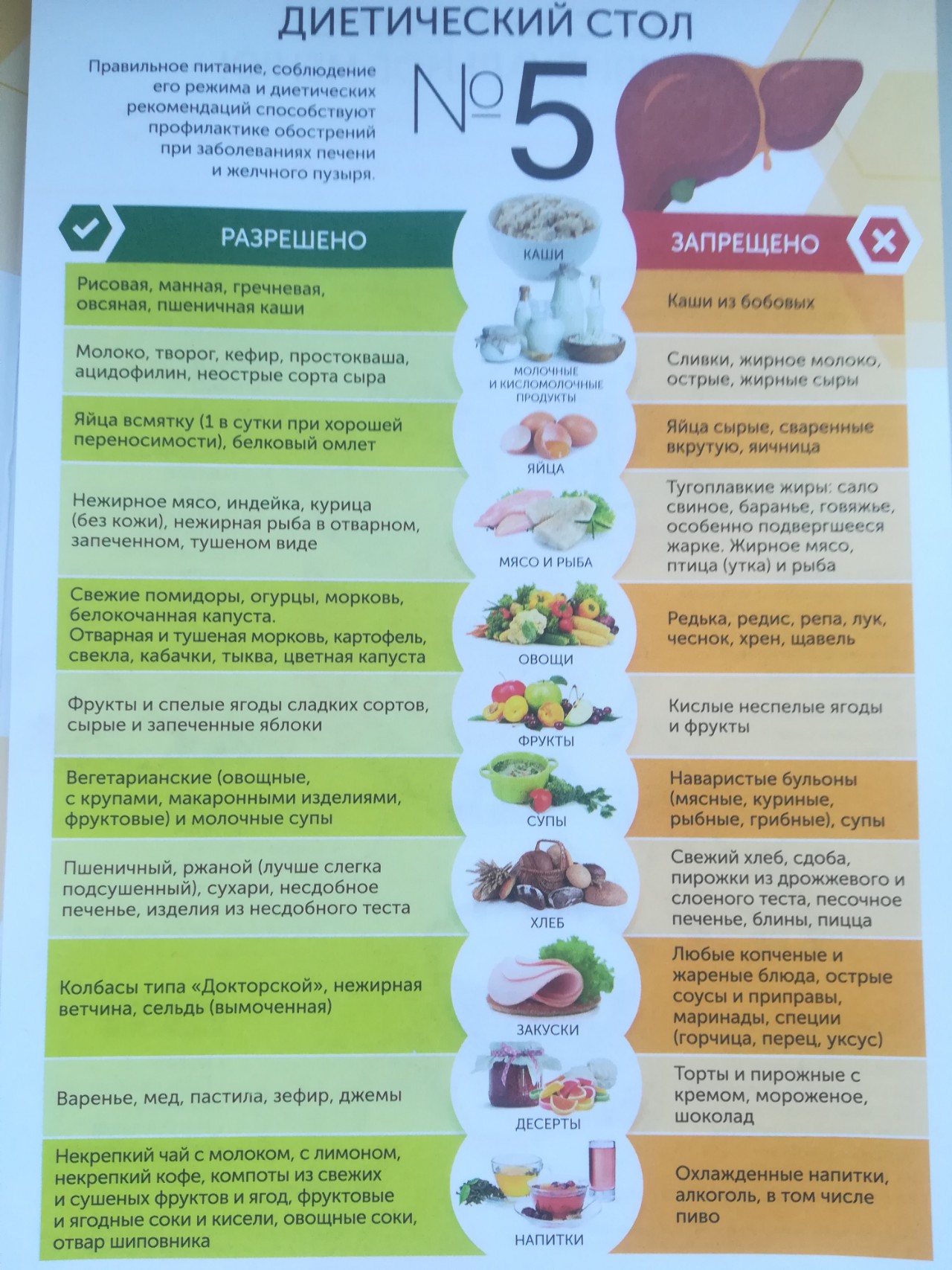
 Проблема в том, что печень является одним из наиважнейших органов в нашем организме, и игнорировать диету не получится, иначе просто не вылечиться. Основные принципы этой диеты – легкоусвояемая вкусная пища, это связано с частыми нарушениями аппетита при заболеваниях печени и необходимостью аппетит повышать.
Проблема в том, что печень является одним из наиважнейших органов в нашем организме, и игнорировать диету не получится, иначе просто не вылечиться. Основные принципы этой диеты – легкоусвояемая вкусная пища, это связано с частыми нарушениями аппетита при заболеваниях печени и необходимостью аппетит повышать.

 Колбасы – докторская, сосиски говяжьи в ограниченном количестве.
Колбасы – докторская, сосиски говяжьи в ограниченном количестве. Из круп: суфле, запеканки, пудинги с творогом. Отварные макаронные изделия.
Из круп: суфле, запеканки, пудинги с творогом. Отварные макаронные изделия.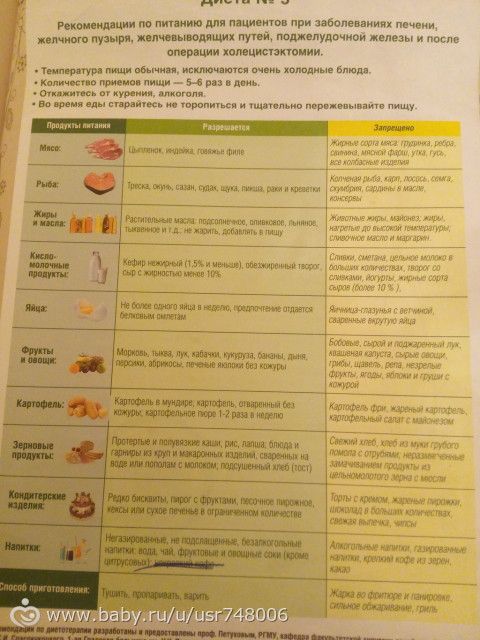 Вы потратите всего 10 минут, а на выходе получите здоровое диетическое постное блюдо.
Вы потратите всего 10 минут, а на выходе получите здоровое диетическое постное блюдо. Просто, вкусное и полезное блюдо.
Просто, вкусное и полезное блюдо. Геркулесовая каша – очень популярный рецепт в Шотландии, России и Белоруссии. Кто из нас не слышал эту известную фразу «Овсянка, сэр!» Привожу здесь классический рецепт овсянки с нестандартным оформлением. В оформлении я использовала набор для карвинга, мой малыш с удовольствием кушает оформленную таким образом овсяную кашку. В сравнении с хлопьями быстрого приготовления я по опыту могу сказать – это небо и земля, в эти полуфабрикаты добавляют ароматизаторы, сахар и другую гадость, поэтому не поленитесь и найдите десять минут времени на готовку, не покупайте суррогат ни себе, ни особенно детям.
Геркулесовая каша – очень популярный рецепт в Шотландии, России и Белоруссии. Кто из нас не слышал эту известную фразу «Овсянка, сэр!» Привожу здесь классический рецепт овсянки с нестандартным оформлением. В оформлении я использовала набор для карвинга, мой малыш с удовольствием кушает оформленную таким образом овсяную кашку. В сравнении с хлопьями быстрого приготовления я по опыту могу сказать – это небо и земля, в эти полуфабрикаты добавляют ароматизаторы, сахар и другую гадость, поэтому не поленитесь и найдите десять минут времени на готовку, не покупайте суррогат ни себе, ни особенно детям.
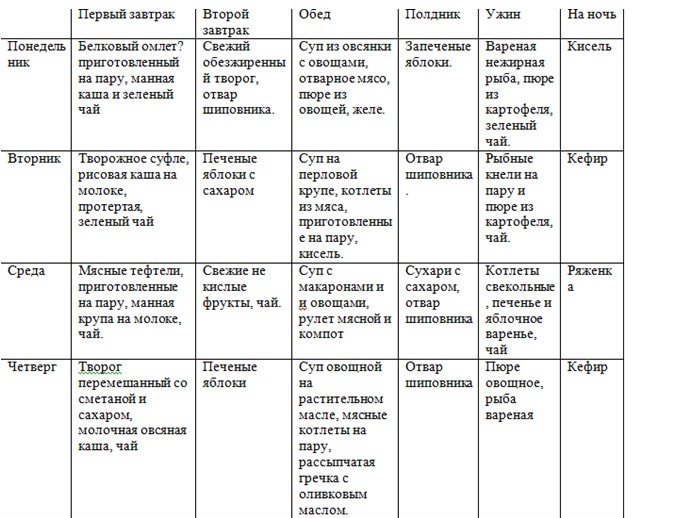
 Подходит для многих диет, полезно для здоровья и вкусно. Вегетарианцы могут удалить из ингредиентов курицу. Рецепт предоставили наши друзья. Добавление розмарина и яблочка придают блюду особый изысканный вкус и аромат. Многие не любят тыкву, но это блюдо нравится даже им. В этом рецепте тыква не дает блюду пригореть и придает ему сочности.
Подходит для многих диет, полезно для здоровья и вкусно. Вегетарианцы могут удалить из ингредиентов курицу. Рецепт предоставили наши друзья. Добавление розмарина и яблочка придают блюду особый изысканный вкус и аромат. Многие не любят тыкву, но это блюдо нравится даже им. В этом рецепте тыква не дает блюду пригореть и придает ему сочности.
 Вы можете не использовать масло, и тогда блюдо доступно будет даже тем, кому нельзя жаренного, например, при диете по столу №5. Отлично также этот омлет подойдет для детского меню.
Вы можете не использовать масло, и тогда блюдо доступно будет даже тем, кому нельзя жаренного, например, при диете по столу №5. Отлично также этот омлет подойдет для детского меню. Из дополнительных достоинств салата – прост в приготовлении, бюджетен по затратам.
Из дополнительных достоинств салата – прост в приготовлении, бюджетен по затратам.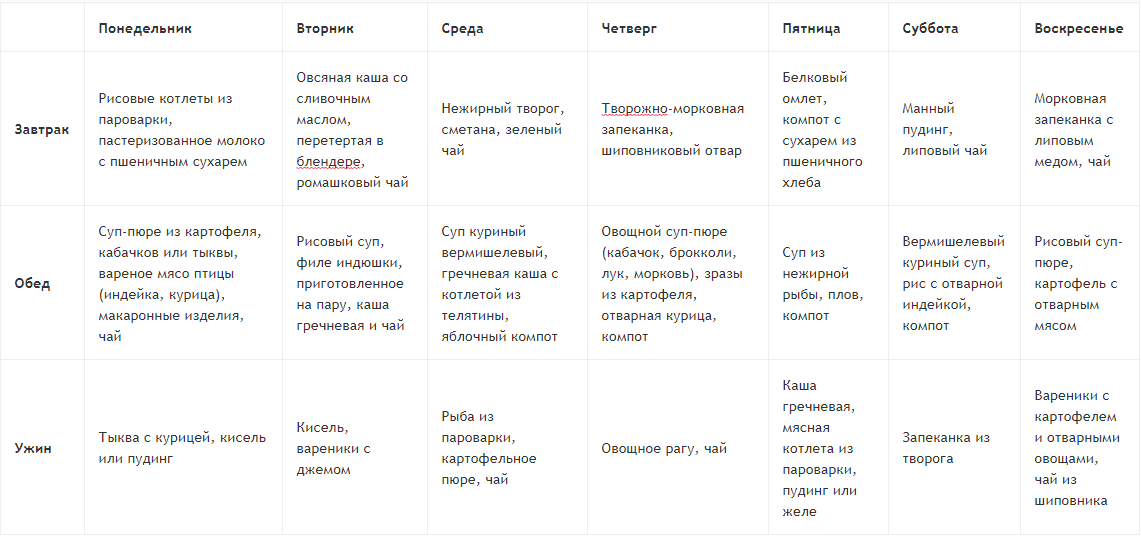

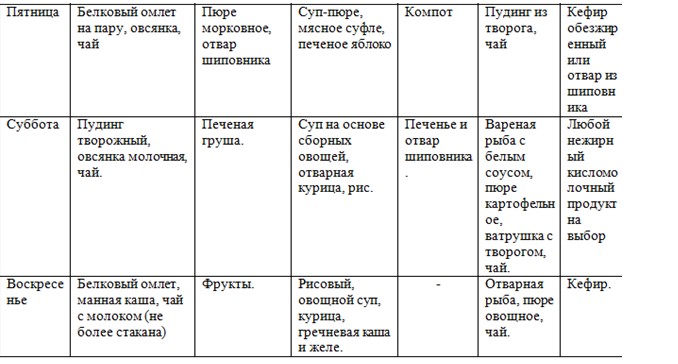 Сбалансированное питание при гепатите С предупреждает несварение, расстройства стула, холестатический синдром. Лечебное питание нацелено на улучшение самочувствия человека и поддержание страдающей печени.
Сбалансированное питание при гепатите С предупреждает несварение, расстройства стула, холестатический синдром. Лечебное питание нацелено на улучшение самочувствия человека и поддержание страдающей печени. 

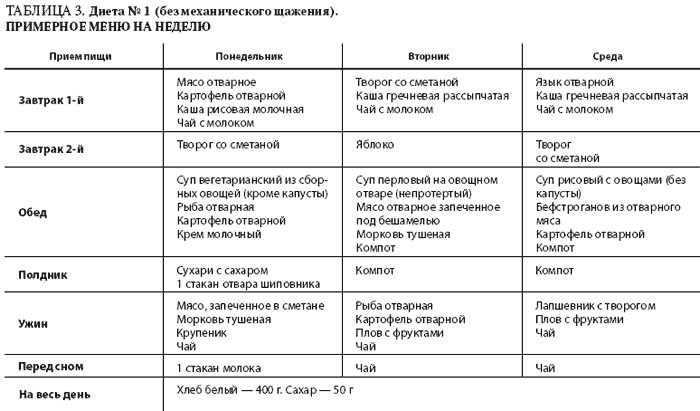
 При соблюдении такой диеты снижается риск отека и повреждения мозга, коматозного состояния.
При соблюдении такой диеты снижается риск отека и повреждения мозга, коматозного состояния. Не разрешается употреблять овощи с грубой клетчаткой (капуста, редька).
Не разрешается употреблять овощи с грубой клетчаткой (капуста, редька). Добавляют 2 ст. л. сметаны, 20 г сливочного масла, желтки 2 яиц. В перемешанную массу добавляют взбитые белки, перекладывают на противень. Запекают минут 20-25.
Добавляют 2 ст. л. сметаны, 20 г сливочного масла, желтки 2 яиц. В перемешанную массу добавляют взбитые белки, перекладывают на противень. Запекают минут 20-25.

 которые можно употреблять во время диеты Певзнера 5 стол.
которые можно употреблять во время диеты Певзнера 5 стол.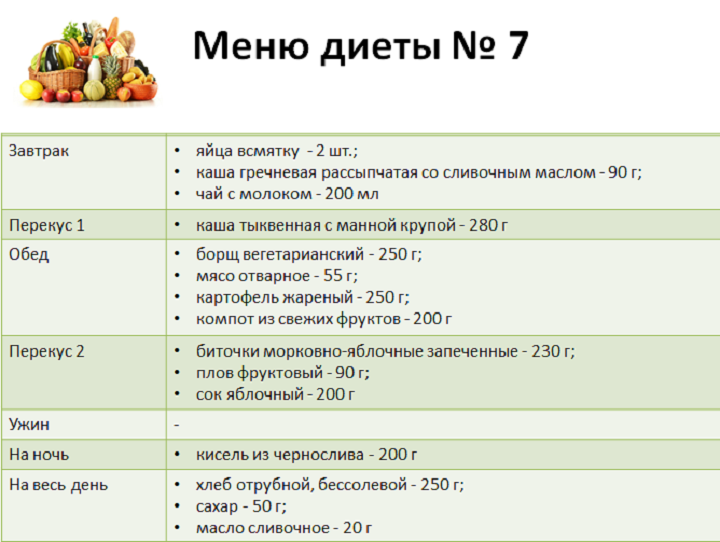 Главное — стараться не жарить мясо, а запекать его в печи, тушить или варить. Абсолютно не рекомендуется употреблять в пищу утиную и гусиную печень, а также очень жирные куски мяса или бекон.
Главное — стараться не жарить мясо, а запекать его в печи, тушить или варить. Абсолютно не рекомендуется употреблять в пищу утиную и гусиную печень, а также очень жирные куски мяса или бекон. Рекомендуется питаться вареной рыбой, но не готовить уху на ее основе.
Рекомендуется питаться вареной рыбой, но не готовить уху на ее основе.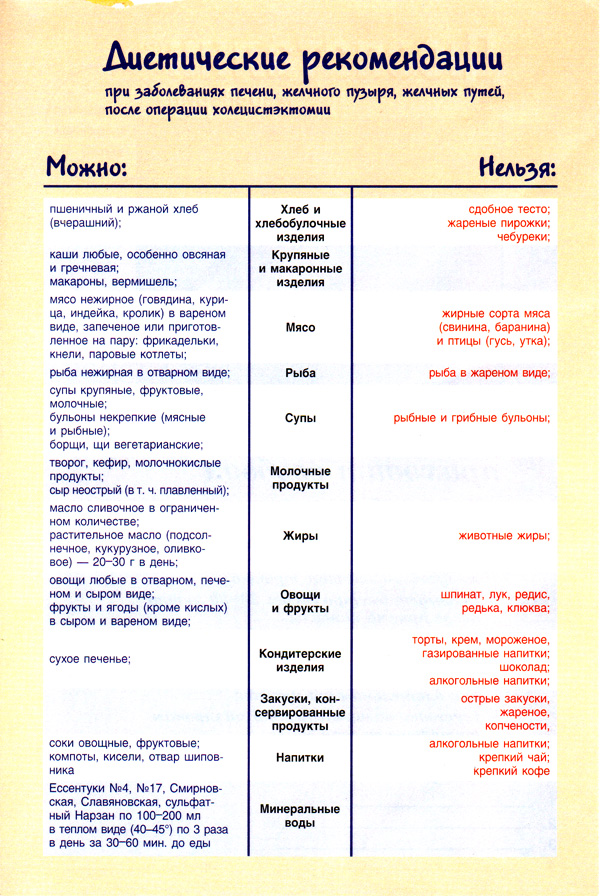
 А теперь вы узнаете о том, какие продукты способны нарушить процесс пищеварения и жизнедеятельности организма для тех, кто страдает острыми кишечными заболеваниями и нарушениями работы печени и пользуется диетой 5 стол.
А теперь вы узнаете о том, какие продукты способны нарушить процесс пищеварения и жизнедеятельности организма для тех, кто страдает острыми кишечными заболеваниями и нарушениями работы печени и пользуется диетой 5 стол.
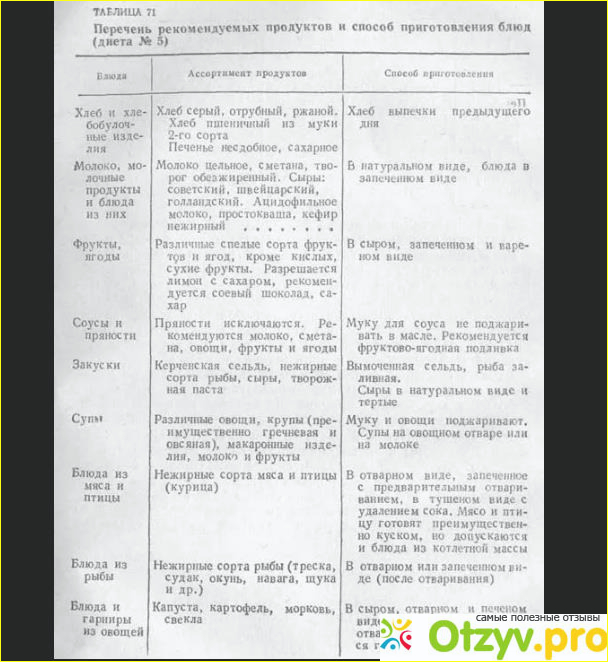 Теперь мы перейдем к основной части нашей статьи — окончательно сформированная таблица что можно есть, а что нельзя при диете 5 стол!
Теперь мы перейдем к основной части нашей статьи — окончательно сформированная таблица что можно есть, а что нельзя при диете 5 стол!

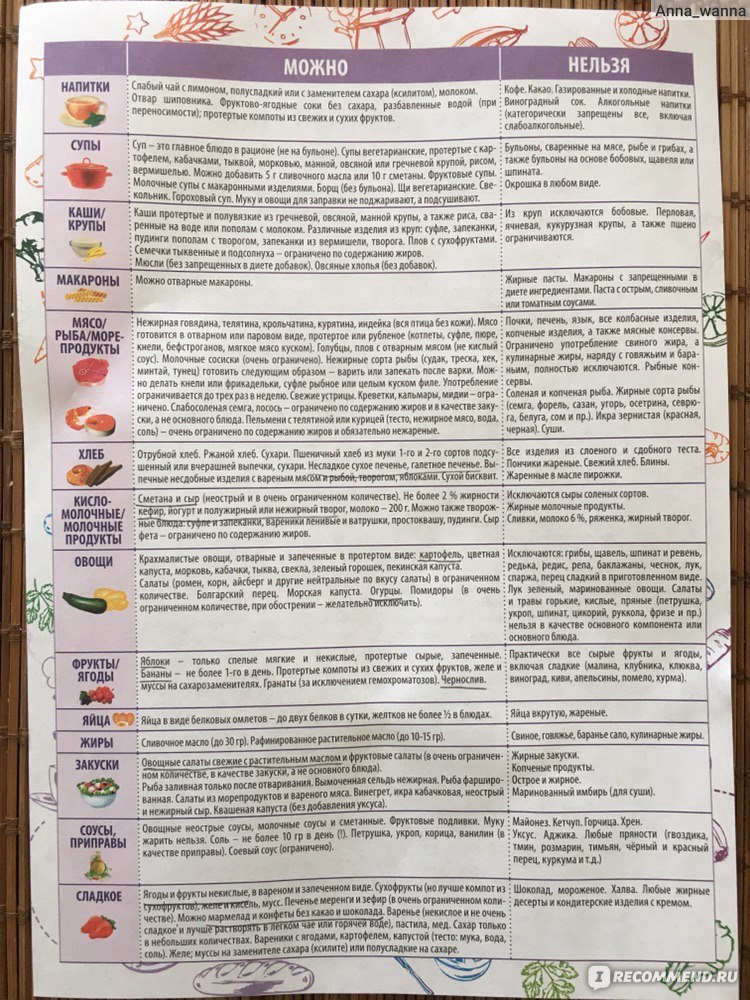 Говядина, молодая нежирная баранина, мясная нежирная свинина, кролик, курица, индейка — отварные, запеченные после оваривания куском и рубленые.
Говядина, молодая нежирная баранина, мясная нежирная свинина, кролик, курица, индейка — отварные, запеченные после оваривания куском и рубленые. рецепты из раздела отварная рыба
рецепты из раздела отварная рыба Плов с сухофруктами, морковью, пудинги с морковью и творогом, крупеники. Отварные макаронные изделия
Плов с сухофруктами, морковью, пудинги с морковью и творогом, крупеники. Отварные макаронные изделия Сухофрукты
Сухофрукты И. Певзнером и предназначенная для людей страдающих заболеваниями печени, желчевыводящих путей и желчного пузыря.
И. Певзнером и предназначенная для людей страдающих заболеваниями печени, желчевыводящих путей и желчного пузыря.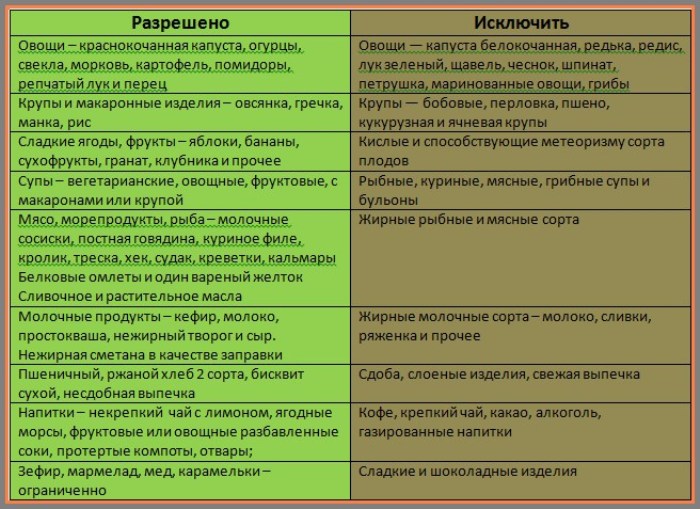 Если при диагностике были выявлены какие-либо заболевания, то следует незамедлительно принять меры по лечению недугов. Вам стоит воспользоваться диетой стола №5, а также начать принимать прописанные врачом препараты. Сбалансированная диета и препараты в сумме дадут отличный результат, и вы пойдете на поправку.
Если при диагностике были выявлены какие-либо заболевания, то следует незамедлительно принять меры по лечению недугов. Вам стоит воспользоваться диетой стола №5, а также начать принимать прописанные врачом препараты. Сбалансированная диета и препараты в сумме дадут отличный результат, и вы пойдете на поправку.
 Я записывал свои поступления в небольшую записную книжку (размером с бумажник), которую носил с собой. Я записывал каждый укус, который я ел каждый день, и рассчитывал его в конце дня с помощью онлайн-калькуляторов. В течение двух недель мне даже не нужно было ничего регистрировать, потому что я знал о пищевой ценности обычных продуктов, просто ежедневно изучая свой рацион. Мне подойдет немного соевого соуса с низким содержанием натрия в жарком или меда на мюсли, если я буду следить за тем, чтобы остальная часть того, что я ем в течение дня, была в моих пределах.
Я записывал свои поступления в небольшую записную книжку (размером с бумажник), которую носил с собой. Я записывал каждый укус, который я ел каждый день, и рассчитывал его в конце дня с помощью онлайн-калькуляторов. В течение двух недель мне даже не нужно было ничего регистрировать, потому что я знал о пищевой ценности обычных продуктов, просто ежедневно изучая свой рацион. Мне подойдет немного соевого соуса с низким содержанием натрия в жарком или меда на мюсли, если я буду следить за тем, чтобы остальная часть того, что я ем в течение дня, была в моих пределах. Употребление этих здоровых продуктов в составе диеты при заболеваниях печени улучшит ваше самочувствие, и они также имеют прекрасный вкус! Салуд!
Употребление этих здоровых продуктов в составе диеты при заболеваниях печени улучшит ваше самочувствие, и они также имеют прекрасный вкус! Салуд! Другими осложнениями могут быть недоедание, высокое кровяное давление и отек селезенки.
Другими осложнениями могут быть недоедание, высокое кровяное давление и отек селезенки.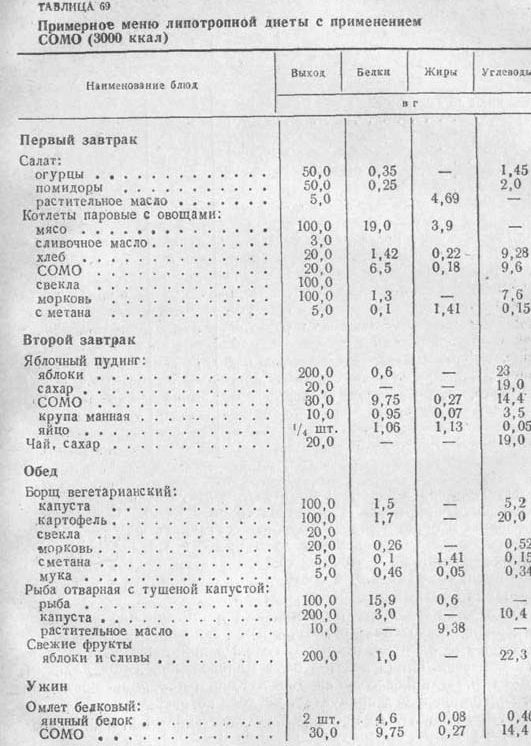



 Одно исследование показало, что употребление брокколи помогает предотвратить накопление жира в печени у мышей (20).
Одно исследование показало, что употребление брокколи помогает предотвратить накопление жира в печени у мышей (20).
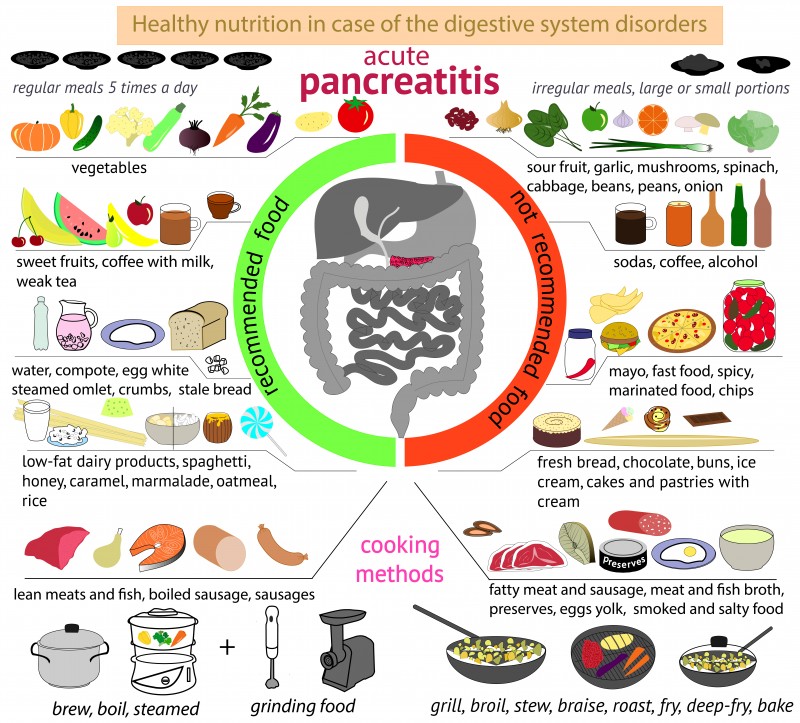
 Некоторые хорошие закуски включают:
Некоторые хорошие закуски включают:
 Добавить лук и чеснок и обжарить до мягкости. Добавить фарш и обжаривать 3-4 минуты до коричневого цвета.
Добавить лук и чеснок и обжарить до мягкости. Добавить фарш и обжаривать 3-4 минуты до коричневого цвета.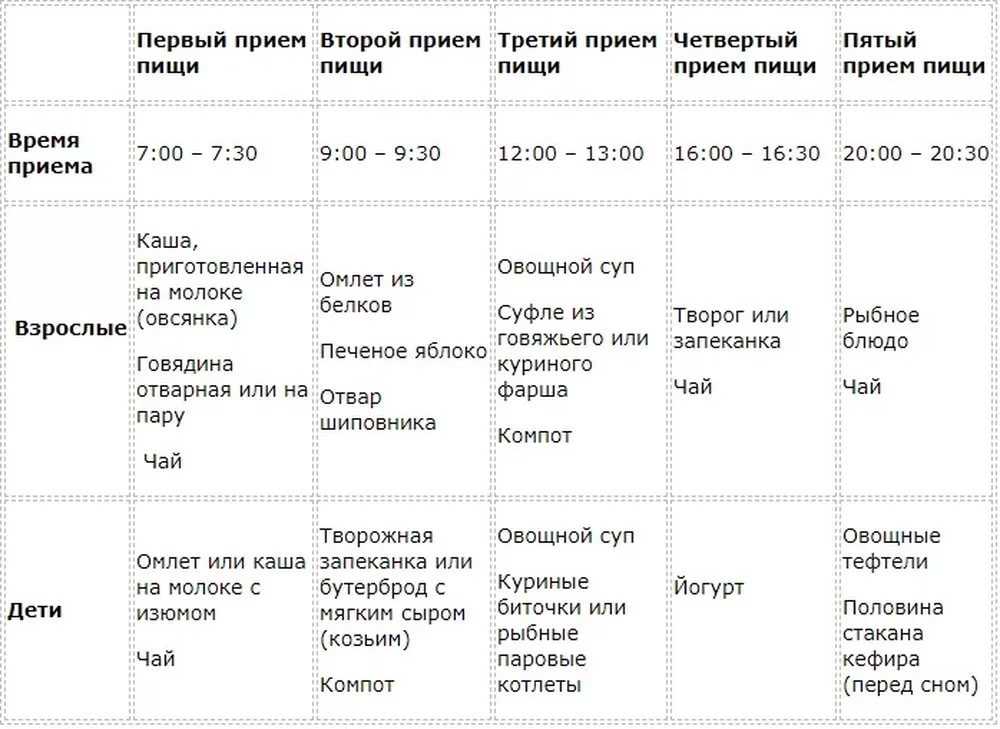 Добавьте помидоры, затем тушите 8-10 минут.
Добавьте помидоры, затем тушите 8-10 минут.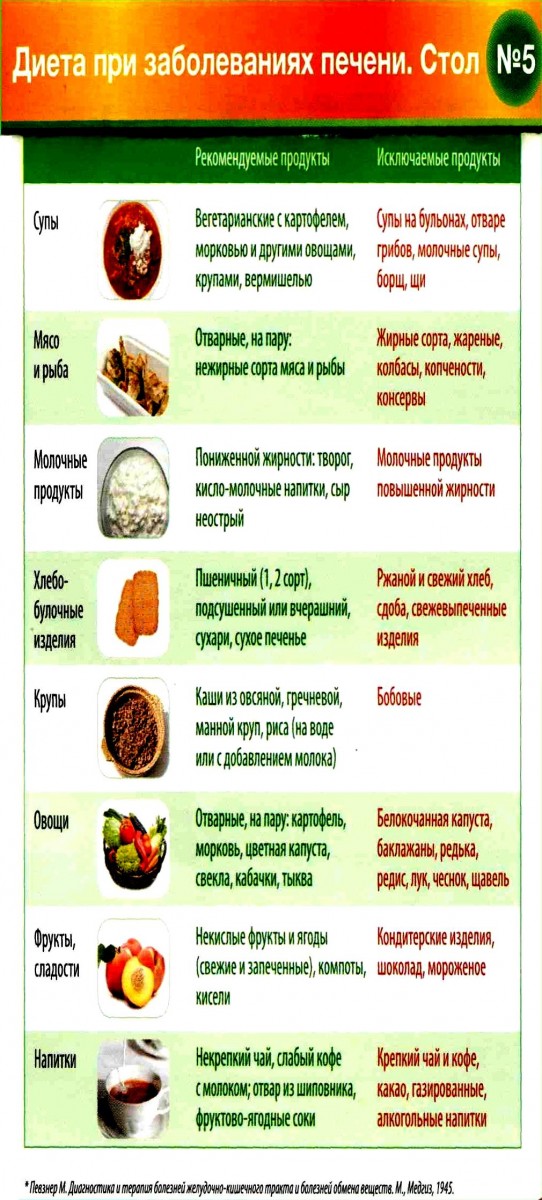 Нагрейте и помешивайте около 2 минут. Снять с огня и добавить треть йогурта.
Нагрейте и помешивайте около 2 минут. Снять с огня и добавить треть йогурта. Взбейте апельсиновый сок, цедру и масло взбейте. Перемешайте салат и приправьте.
Взбейте апельсиновый сок, цедру и масло взбейте. Перемешайте салат и приправьте. Слить и остудить.
Слить и остудить. Добавьте масло, вяленую томатную пасту и уксус и перемешайте до однородной массы. Приправить по вкусу.
Добавьте масло, вяленую томатную пасту и уксус и перемешайте до однородной массы. Приправить по вкусу. Выкопайте ложкой примерно половину семян и отложите. Добавьте в сковороду масло, морковь, чечевицу, бульон и молоко и доведите до кипения. Варите на медленном огне 15 минут, пока чечевица не набухнет и не станет мягкой.
Выкопайте ложкой примерно половину семян и отложите. Добавьте в сковороду масло, морковь, чечевицу, бульон и молоко и доведите до кипения. Варите на медленном огне 15 минут, пока чечевица не набухнет и не станет мягкой.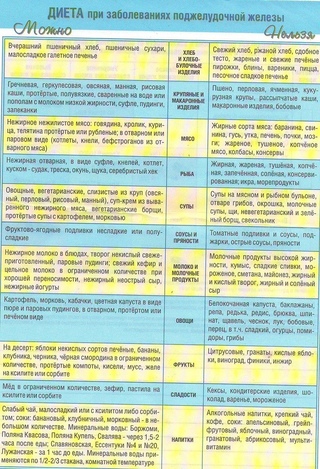 Хорошо приправьте и добавьте чеснок, каперсы, авокадо и лук. Хорошо перемешайте и отставьте на 10 минут.
Хорошо приправьте и добавьте чеснок, каперсы, авокадо и лук. Хорошо перемешайте и отставьте на 10 минут.
 л. томатного пюре
л. томатного пюре Выложите овощи на сковороде для гриля и слегка смажьте маслом. Жарьте на гриле, пока они не подрумянятся, переверните, снова смажьте маслом, затем жарьте до готовности.
Выложите овощи на сковороде для гриля и слегка смажьте маслом. Жарьте на гриле, пока они не подрумянятся, переверните, снова смажьте маслом, затем жарьте до готовности. Добавить тмин и обжаривать еще минуту.
Добавить тмин и обжаривать еще минуту. Разделите свеклу пополам или четверть в зависимости от размера. Смешайте специи. На большом противне смешайте нут и свеклу с маслом. Приправить солью и посыпать специями. Снова перемешайте. Жарить 30 минут.
Разделите свеклу пополам или четверть в зависимости от размера. Смешайте специи. На большом противне смешайте нут и свеклу с маслом. Приправить солью и посыпать специями. Снова перемешайте. Жарить 30 минут.
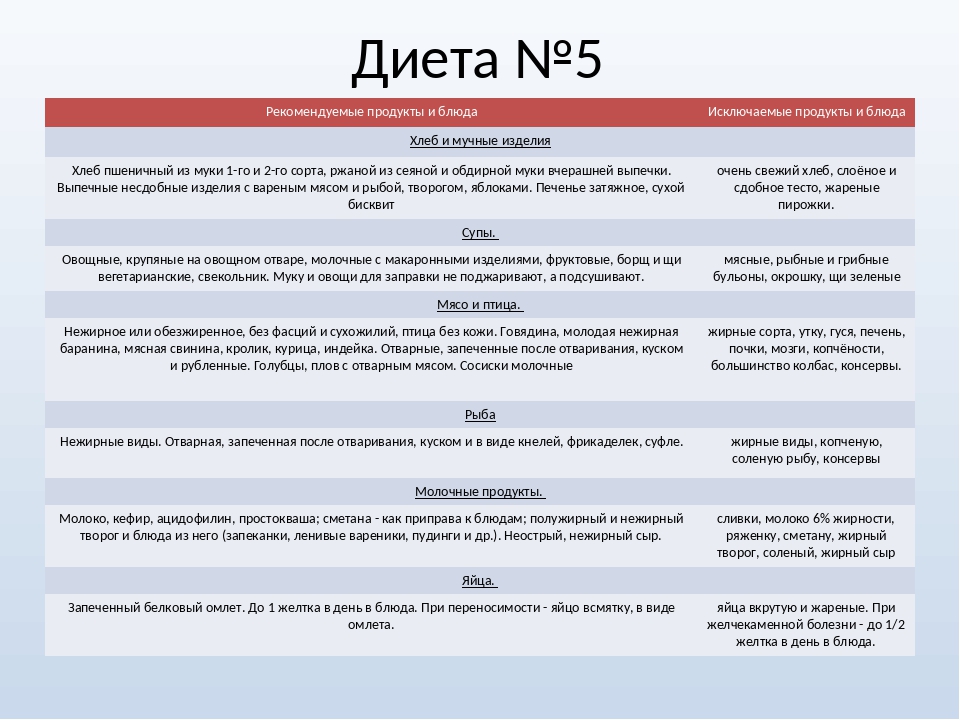 Жировая болезнь печени поражает почти треть взрослых американцев и является одним из основных факторов печеночной недостаточности. Безалкогольная жировая болезнь печени чаще всего диагностируется у тех, кто страдает ожирением или ведет малоподвижный образ жизни, а также у тех, кто придерживается диеты с высокой степенью переработки.
Жировая болезнь печени поражает почти треть взрослых американцев и является одним из основных факторов печеночной недостаточности. Безалкогольная жировая болезнь печени чаще всего диагностируется у тех, кто страдает ожирением или ведет малоподвижный образ жизни, а также у тех, кто придерживается диеты с высокой степенью переработки. В идеале, если у вас избыточный вес, вы должны стремиться сбросить как минимум 10 процентов своего веса.
В идеале, если у вас избыточный вес, вы должны стремиться сбросить как минимум 10 процентов своего веса. 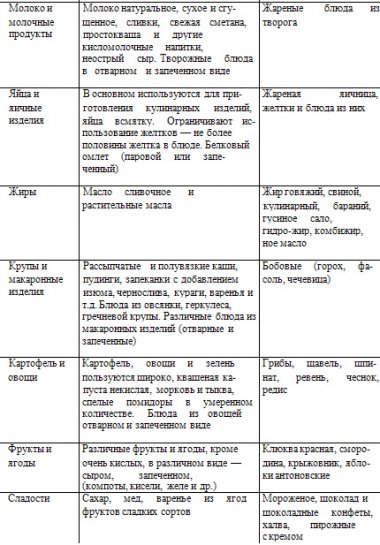 Кроме того, в тофу мало жира и много белка.
Кроме того, в тофу мало жира и много белка. Они также богаты клетчаткой, которая помогает контролировать вес.Попробуйте освежающий салат из авокадо и грибов из обзора Fatty Liver Diet Review.
Они также богаты клетчаткой, которая помогает контролировать вес.Попробуйте освежающий салат из авокадо и грибов из обзора Fatty Liver Diet Review.
 Они богаты жирами и калориями.
Они богаты жирами и калориями.
 Мы рассмотрим некоторые из лучших продуктов для вашей печени, включая витамины и добавки, необходимые для ее наилучшего функционирования. Я также разделяю простой сок для детоксикации печени и однодневный план питания для очищения печени, который вы можете использовать для поддержки одного из ваших крупнейших органов.
Мы рассмотрим некоторые из лучших продуктов для вашей печени, включая витамины и добавки, необходимые для ее наилучшего функционирования. Я также разделяю простой сок для детоксикации печени и однодневный план питания для очищения печени, который вы можете использовать для поддержки одного из ваших крупнейших органов.  По сути, это наша система вывоза мусора , и нам нужно, чтобы она работала хорошо!
По сути, это наша система вывоза мусора , и нам нужно, чтобы она работала хорошо! Д.), И вы сочетаете это со стрессовой жизнью, плохими пищевыми привычками, алкоголем , кофе и лекарства, такие как лекарства от головной боли, ваша печень начинает страдать.
Д.), И вы сочетаете это со стрессовой жизнью, плохими пищевыми привычками, алкоголем , кофе и лекарства, такие как лекарства от головной боли, ваша печень начинает страдать.
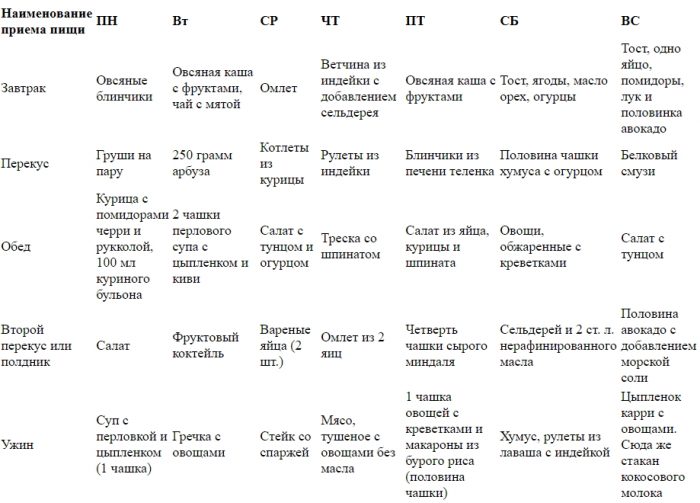 Когда организму не хватает воды, печень вынуждена втягивать воду из других источников. Помимо обезвоживания, хроническое употребление алкоголя повреждает клетки печени, что приводит к рубцеванию печени (циррозу). Подробнее о печени и алкоголе читайте здесь.
Когда организму не хватает воды, печень вынуждена втягивать воду из других источников. Помимо обезвоживания, хроническое употребление алкоголя повреждает клетки печени, что приводит к рубцеванию печени (циррозу). Подробнее о печени и алкоголе читайте здесь.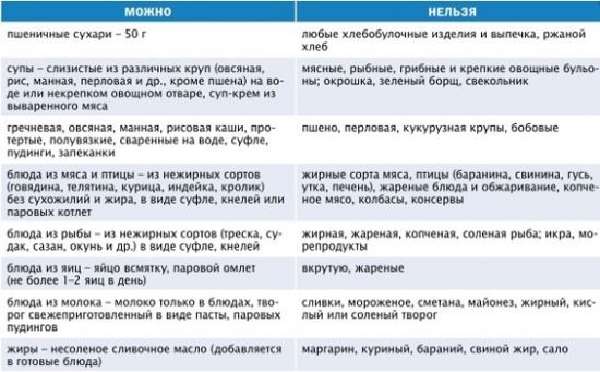 Ваша печень любит антиоксиданты! Убедитесь, что вы едите все цвета радуги с каждой тарелкой еды. Ешьте побольше зеленых соков, ярких ягод и побольше моркови, помидоров, сырого какао и зеленого чая.
Ваша печень любит антиоксиданты! Убедитесь, что вы едите все цвета радуги с каждой тарелкой еды. Ешьте побольше зеленых соков, ярких ягод и побольше моркови, помидоров, сырого какао и зеленого чая. Вы также можете принимать D-глюкарат кальция в качестве пищевой добавки, которая, как было доказано, предотвращает переработку гормонов и токсинов окружающей среды, способствуя детоксикации печени и выведению этих потенциально вредных веществ.
Вы также можете принимать D-глюкарат кальция в качестве пищевой добавки, которая, как было доказано, предотвращает переработку гормонов и токсинов окружающей среды, способствуя детоксикации печени и выведению этих потенциально вредных веществ.  Вы также можете попробовать этот чай Liver Dandy Detox.
Вы также можете попробовать этот чай Liver Dandy Detox.  Я использую бренд Thorne Research (как и большинство витаминов и добавок).PS. Глутатион любит расторопшу в качестве компаньона
Я использую бренд Thorne Research (как и большинство витаминов и добавок).PS. Глутатион любит расторопшу в качестве компаньона Я использую продукты и ингредиенты, которые помогут вашей печени зажить и восстановиться как можно быстрее. Полностью избегайте кофеина и алкоголя, лучше выспитесь и сделайте несколько упражнений сегодня.
Я использую продукты и ингредиенты, которые помогут вашей печени зажить и восстановиться как можно быстрее. Полностью избегайте кофеина и алкоголя, лучше выспитесь и сделайте несколько упражнений сегодня.
 В остальные дни недели ешьте разумно. Вот и все. Простой способ похудеть и стать здоровее.Добро пожаловать в DailyKeto4U, который теперь подписан.
В остальные дни недели ешьте разумно. Вот и все. Простой способ похудеть и стать здоровее.Добро пожаловать в DailyKeto4U, который теперь подписан. Кроме того, нам нравится экспериментировать с едой и вкусами. Какой овощ содержит больше всего витамина А ? Сладкий картофель, по большому счету, так что мы будем его на завтрак.Красное мясо высоко ценится, особенно говяжья печень, так что у нас будет это на ужин. Хорошая еда, приготовленная просто и в умеренных количествах, поможет вам вести более здоровый образ жизни.
Кроме того, нам нравится экспериментировать с едой и вкусами. Какой овощ содержит больше всего витамина А ? Сладкий картофель, по большому счету, так что мы будем его на завтрак.Красное мясо высоко ценится, особенно говяжья печень, так что у нас будет это на ужин. Хорошая еда, приготовленная просто и в умеренных количествах, поможет вам вести более здоровый образ жизни. Пикантно и вкусно.
Пикантно и вкусно. По-прежнему фаворит в меню закусочных, по-прежнему полон белка, витамина А и железа.
По-прежнему фаворит в меню закусочных, по-прежнему полон белка, витамина А и железа. Вы задавались вопросом, какова польза печени для здоровья? Мы поможем ответить на этот вопрос и предоставим вам пять рецептов питательной печени.
Вы задавались вопросом, какова польза печени для здоровья? Мы поможем ответить на этот вопрос и предоставим вам пять рецептов питательной печени. 1 мг | 7% DV
1 мг | 7% DV Это также помогает сытости, выработке гормонов, здоровью кожи и волос и многому другому.Для людей с умеренной или высокой активностью печень является отличным вариантом белка в рационе.
Это также помогает сытости, выработке гормонов, здоровью кожи и волос и многому другому.Для людей с умеренной или высокой активностью печень является отличным вариантом белка в рационе.
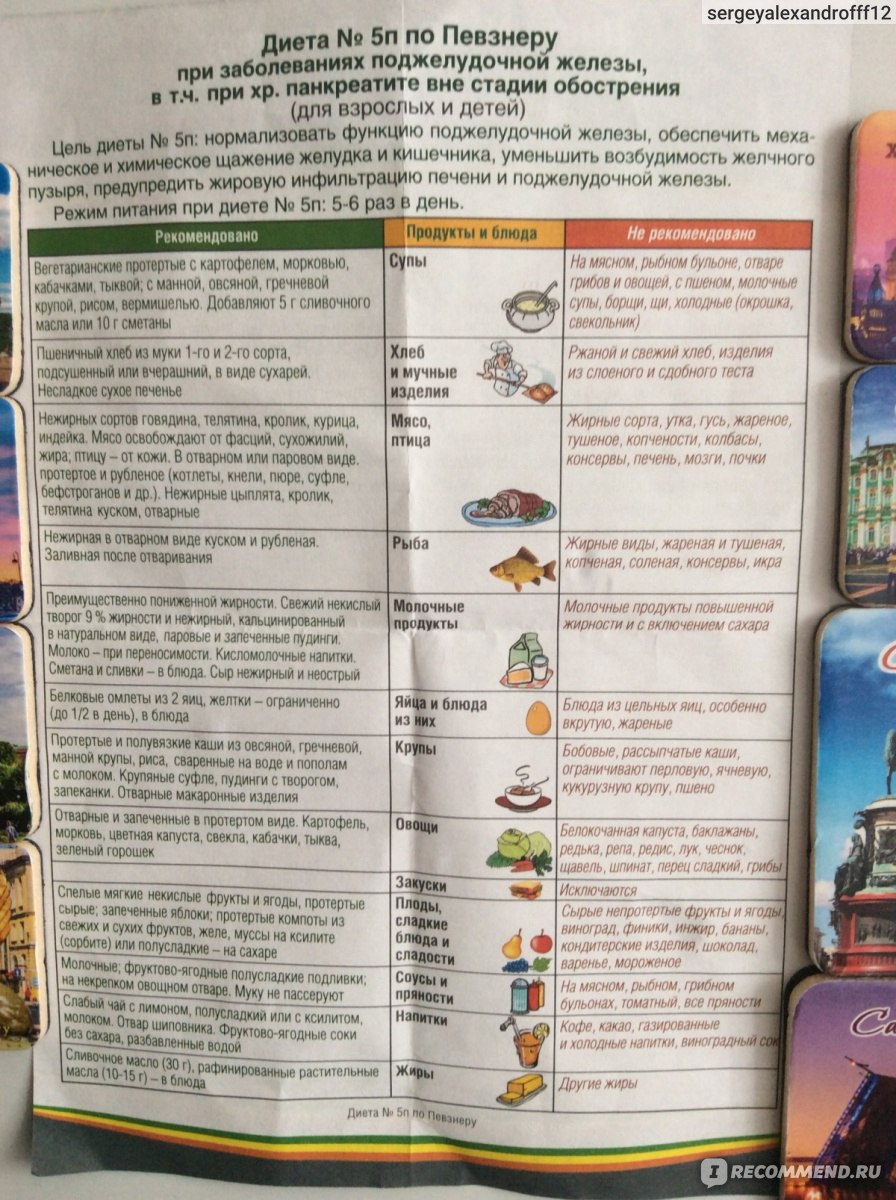 com , имеют рецепт, который наверняка понравится публике.
com , имеют рецепт, который наверняка понравится публике. Axe !
Axe ! «Вашей печени должна быть предоставлена возможность восстанавливать себя до полноценного функционального состояния хотя бы раз в год», — советует диетолог и писатель Патрик Холфорд. И лучший способ добиться этого — это диета для детоксикации печени, которая может омолодить уровни энергии, , повысить иммунитет, повысить бдительность, уменьшить вздутие живота, устранить темные мешки под глазами, помочь похудеть и очистить кожу — что еще не могли бы вы?
«Вашей печени должна быть предоставлена возможность восстанавливать себя до полноценного функционального состояния хотя бы раз в год», — советует диетолог и писатель Патрик Холфорд. И лучший способ добиться этого — это диета для детоксикации печени, которая может омолодить уровни энергии, , повысить иммунитет, повысить бдительность, уменьшить вздутие живота, устранить темные мешки под глазами, помочь похудеть и очистить кожу — что еще не могли бы вы?


 Он также разрушает питательные вещества, включая витамины B и C, магний и цинк.
Он также разрушает питательные вещества, включая витамины B и C, магний и цинк.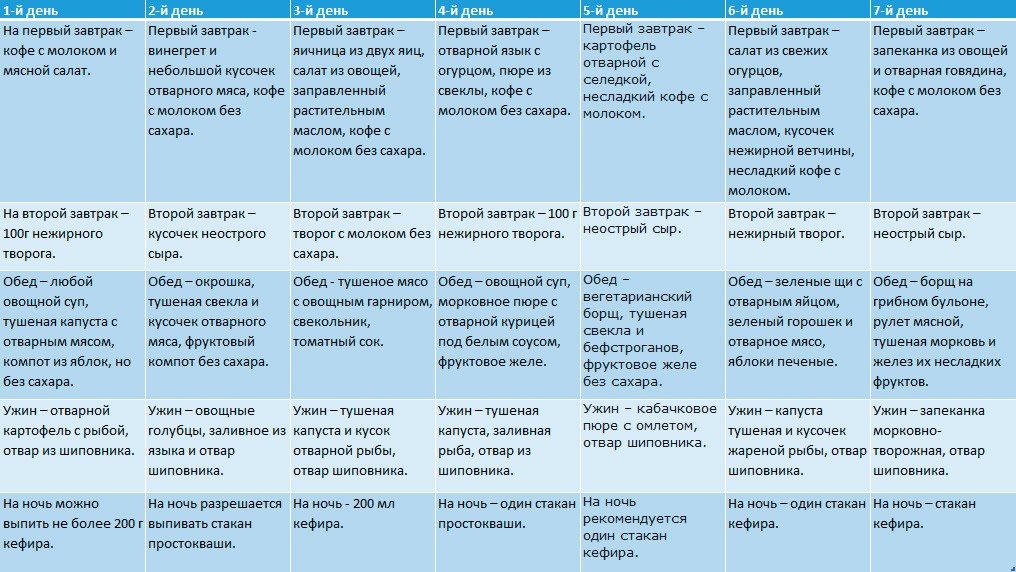 Когда печень не может обработать поток токсинов в организме, эти избыточные токсины накапливаются в жировых клетках, и с ними нужно разбираться позже.
Когда печень не может обработать поток токсинов в организме, эти избыточные токсины накапливаются в жировых клетках, и с ними нужно разбираться позже.
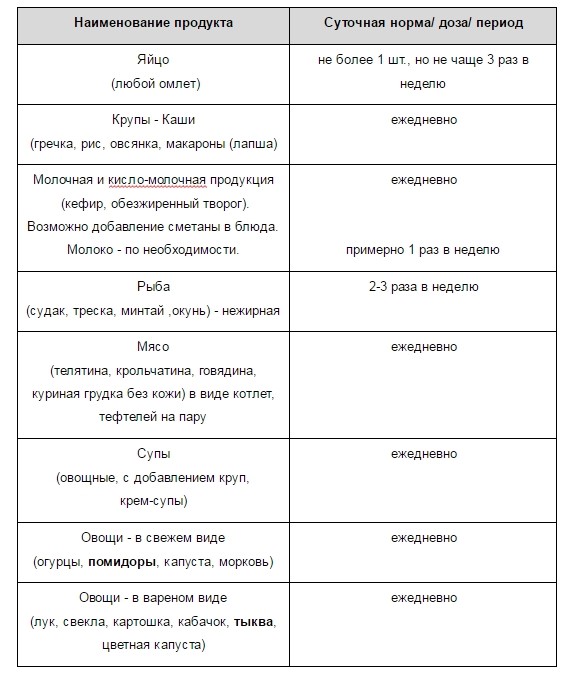
 Нагрейте масло в большой сковороде и слегка обжарьте лук и чеснок в течение нескольких минут, пока они не станут мягкими.
Нагрейте масло в большой сковороде и слегка обжарьте лук и чеснок в течение нескольких минут, пока они не станут мягкими. Или мелко нарезать зелень и добавить масло; смесь должна держаться так же, как песто.
Или мелко нарезать зелень и добавить масло; смесь должна держаться так же, как песто. Смузи или сок.
Смузи или сок.
 Тушить 15 минут.
Тушить 15 минут. Рецепт ниже) со смесью Essential Seed Mix (см. Рецепт, день 5)
Рецепт ниже) со смесью Essential Seed Mix (см. Рецепт, день 5)
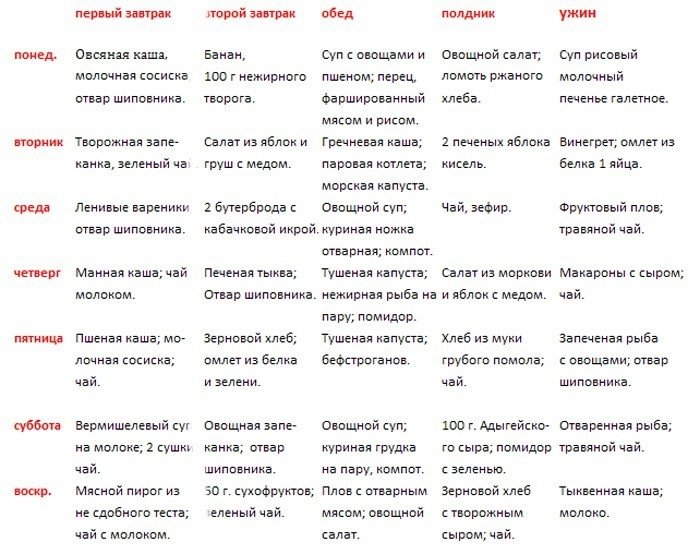



 Однозначного мнения, почему именно возникает шишка в области запястья, до сих пор нет. Принято выделять основные группы риска, которые могут способствовать развитию опухоли.
Однозначного мнения, почему именно возникает шишка в области запястья, до сих пор нет. Принято выделять основные группы риска, которые могут способствовать развитию опухоли. Что интересно, удаление шишки на руках не является обязательным показанием. Если опухоль не болит и не доставляет дискомфорта, не влияет на роботу кисти, то нет никакой необходимости в ее удалении.
Что интересно, удаление шишки на руках не является обязательным показанием. Если опухоль не болит и не доставляет дискомфорта, не влияет на роботу кисти, то нет никакой необходимости в ее удалении. Естественно, что при использовании любого из методов, пациент должен прекратить профессиональную деятельность, связанную с кистями, пока идет лечение. Будем считать это своеобразным элементом профилактики
Естественно, что при использовании любого из методов, пациент должен прекратить профессиональную деятельность, связанную с кистями, пока идет лечение. Будем считать это своеобразным элементом профилактики
















 Образование постепенно обрастает оболочкой и разрастается.
Образование постепенно обрастает оболочкой и разрастается. Обследовать образование у больного можно с помощью МРТ.
Обследовать образование у больного можно с помощью МРТ. При маленьком размере образования может назначаться электрофорез.
При маленьком размере образования может назначаться электрофорез. Образование может быть удалено методом резекции.
Образование может быть удалено методом резекции.
 снижением иммунитета;
снижением иммунитета; криотерапии;
криотерапии;



 Передача ВПЧ может осуществляться различными путями от человека к человеку, но самым распространённым является контактная передача. Если при соприкосновении обнажённых кожных покровов двух людей, один из них заражён ВПЧ, то есть полная вероятность заражения.
Передача ВПЧ может осуществляться различными путями от человека к человеку, но самым распространённым является контактная передача. Если при соприкосновении обнажённых кожных покровов двух людей, один из них заражён ВПЧ, то есть полная вероятность заражения.
 Нехватка питания, витаминов или микроэлементов, ослабленный организм;
Нехватка питания, витаминов или микроэлементов, ослабленный организм; Бытовой или контактный способ, при котором, даже мимолётное соприкосновение способно обеспечить заражение. Любая царапинка на коже является потенциальным очагом для заражения вирусом. Будь вы в общественном месте, например в автобусе, или бассейне, всегда следует помнить о возможности проникновения вируса. Для этого необходимо чаще мыть руки и носить сланцы в помещении бассейна или бани.
Бытовой или контактный способ, при котором, даже мимолётное соприкосновение способно обеспечить заражение. Любая царапинка на коже является потенциальным очагом для заражения вирусом. Будь вы в общественном месте, например в автобусе, или бассейне, всегда следует помнить о возможности проникновения вируса. Для этого необходимо чаще мыть руки и носить сланцы в помещении бассейна или бани.
 Папиллома на руке
Папиллома на руке
 Папилломы на головке
Папилломы на головке Бородавка на пальце руки
Бородавка на пальце руки Плоские папилломы на лице
Плоские папилломы на лице Акрохорда
Акрохорда Подошвенная бородавка
Подошвенная бородавка Папилломы в гортани
Папилломы в гортани
 Гардасил
Гардасил








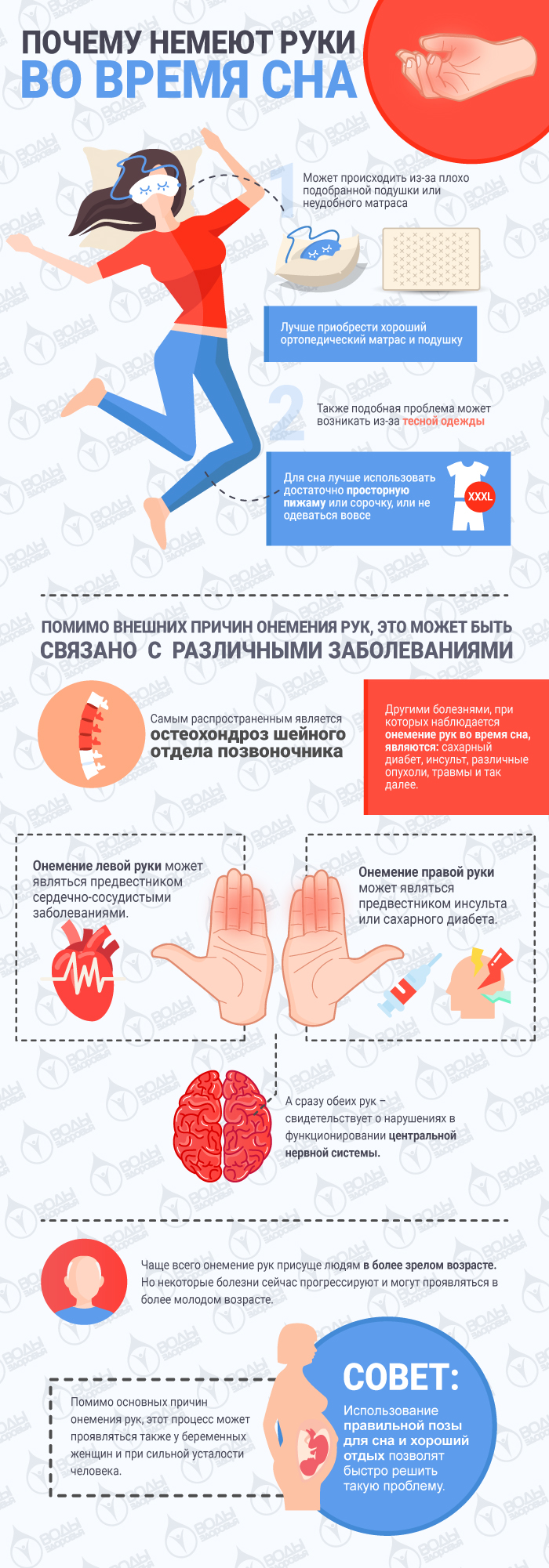 С возрастом из-за снижения физической активности процесс значительно усугубляется и патологический процесс в виде онемения рук встречается чаще.
С возрастом из-за снижения физической активности процесс значительно усугубляется и патологический процесс в виде онемения рук встречается чаще.
 Они сопровождаются затеканием кисти, пальцев и болью руки до плеча.
Они сопровождаются затеканием кисти, пальцев и болью руки до плеча. От поставленного во время точного диагноза иногда зависит жизнь. Загляните к нам на сайт
От поставленного во время точного диагноза иногда зависит жизнь. Загляните к нам на сайт
 Чтобы онемение рук и ног во сне больше не появлялось, необходимо разобраться с предпосылками появления этой проблемы.
Чтобы онемение рук и ног во сне больше не появлялось, необходимо разобраться с предпосылками появления этой проблемы. Устранив обтягивающую одежду, украшения на время ночного отдыха, получится эффективно воспрепятствовать онемению;
Устранив обтягивающую одежду, украшения на время ночного отдыха, получится эффективно воспрепятствовать онемению; В этот список можно отнести:
В этот список можно отнести:
 Скажите, отчего это бывает и можно ли вылечить?»
Скажите, отчего это бывает и можно ли вылечить?»  Если же это продолжается долго, не помогают смена положения тела и массаж, можно предположить нечто серьезное. Онемением сопровождаются нейроциркулярная дистония; остеохондроз или межпозвоночная грыжа шейного отдела позвоночника; кистевой туннельный синдром; болезнь Рейно; недостаток витамина B12; нарушение кровообращения при инфаркте, ишемической болезни сердца, диабете; атеросклероз; рассеянный склероз; опухоль головного мозга; гипертоническая болезнь; хроническая анемия; ревматоидный артрит; плечевой плексит. Прежде всего необходимо проанализировать образ жизни, удобство подушки (сменить на ортопедическую) и одежды для сна.
Если же это продолжается долго, не помогают смена положения тела и массаж, можно предположить нечто серьезное. Онемением сопровождаются нейроциркулярная дистония; остеохондроз или межпозвоночная грыжа шейного отдела позвоночника; кистевой туннельный синдром; болезнь Рейно; недостаток витамина B12; нарушение кровообращения при инфаркте, ишемической болезни сердца, диабете; атеросклероз; рассеянный склероз; опухоль головного мозга; гипертоническая болезнь; хроническая анемия; ревматоидный артрит; плечевой плексит. Прежде всего необходимо проанализировать образ жизни, удобство подушки (сменить на ортопедическую) и одежды для сна. Укреплению околопозвоночных мышц способствуют занятия ЛФК. Но, возможно, это симптом сахарного диабета любого типа. Полинейропатия может быть и алкогольной. Или возьмем атеросклероз — заболевание, связанное с нарушением обмена липидов в организме с образованием холестериновых бляшек, которые, достигнув существенных размеров, могут перекрыть кровоток в артерии. Считается, что первые признаки, к которым относятся покалывание и онемение кистей, возникают, когда просвет кровеносного сосуда сужается на 70%. При туннельном синдроме происходит сужение просвета запястного канала, через который проходит срединный нерв. В результате пациент испытывает сначала периодическое онемение, а затем и приступы боли при длительной однообразной работе кистью. Тромбоз верхних конечностей — патология, при которой происходит закупорка артерий тромбами и длительное онемение всей конечности. Тут требуется серьезное лечение.
Укреплению околопозвоночных мышц способствуют занятия ЛФК. Но, возможно, это симптом сахарного диабета любого типа. Полинейропатия может быть и алкогольной. Или возьмем атеросклероз — заболевание, связанное с нарушением обмена липидов в организме с образованием холестериновых бляшек, которые, достигнув существенных размеров, могут перекрыть кровоток в артерии. Считается, что первые признаки, к которым относятся покалывание и онемение кистей, возникают, когда просвет кровеносного сосуда сужается на 70%. При туннельном синдроме происходит сужение просвета запястного канала, через который проходит срединный нерв. В результате пациент испытывает сначала периодическое онемение, а затем и приступы боли при длительной однообразной работе кистью. Тромбоз верхних конечностей — патология, при которой происходит закупорка артерий тромбами и длительное онемение всей конечности. Тут требуется серьезное лечение.  Если установлено, что онемение рук — следствие ухудшения местного кровообращения, то назначаются лечебный массаж и специальные упражнения, улучшающие циркуляцию крови. Возможен курс лечения у мануального терапевта, иглорефлексотерапия и физиотерапия. Применение лазера, магнитотерапии, ультразвука, электрофореза также в помощь.
Если установлено, что онемение рук — следствие ухудшения местного кровообращения, то назначаются лечебный массаж и специальные упражнения, улучшающие циркуляцию крови. Возможен курс лечения у мануального терапевта, иглорефлексотерапия и физиотерапия. Применение лазера, магнитотерапии, ультразвука, электрофореза также в помощь. 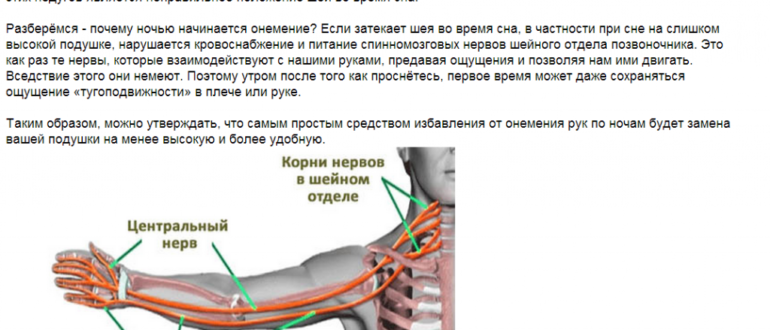

 В этом случае избавиться от онемения просто: покрутите кистью, стопой или голенью в разные стороны, помассируйте конечность, чтобы улучшить кровообращение или устранить защемление нерва.
В этом случае избавиться от онемения просто: покрутите кистью, стопой или голенью в разные стороны, помассируйте конечность, чтобы улучшить кровообращение или устранить защемление нерва. В большинстве случаев это касается ног, а не кистей рук. Но возможны варианты.
В большинстве случаев это касается ног, а не кистей рук. Но возможны варианты.

 Чтобы избавиться от онемения, достаточно будет скорректировать образ жизни: уменьшить количество потребляемого сахара, пропить витаминные добавки, начать правильно питаться, отказаться от вредных привычек, добавить немного физнагрузок и сбросить лишний вес (если он есть).
Чтобы избавиться от онемения, достаточно будет скорректировать образ жизни: уменьшить количество потребляемого сахара, пропить витаминные добавки, начать правильно питаться, отказаться от вредных привычек, добавить немного физнагрузок и сбросить лишний вес (если он есть).


 Эта дегенерация может усилить давление на спинной мозг и привести к онемению или покалыванию в руках и пальцах, хотя у многих людей заметных симптомов не наблюдается.
Эта дегенерация может усилить давление на спинной мозг и привести к онемению или покалыванию в руках и пальцах, хотя у многих людей заметных симптомов не наблюдается.
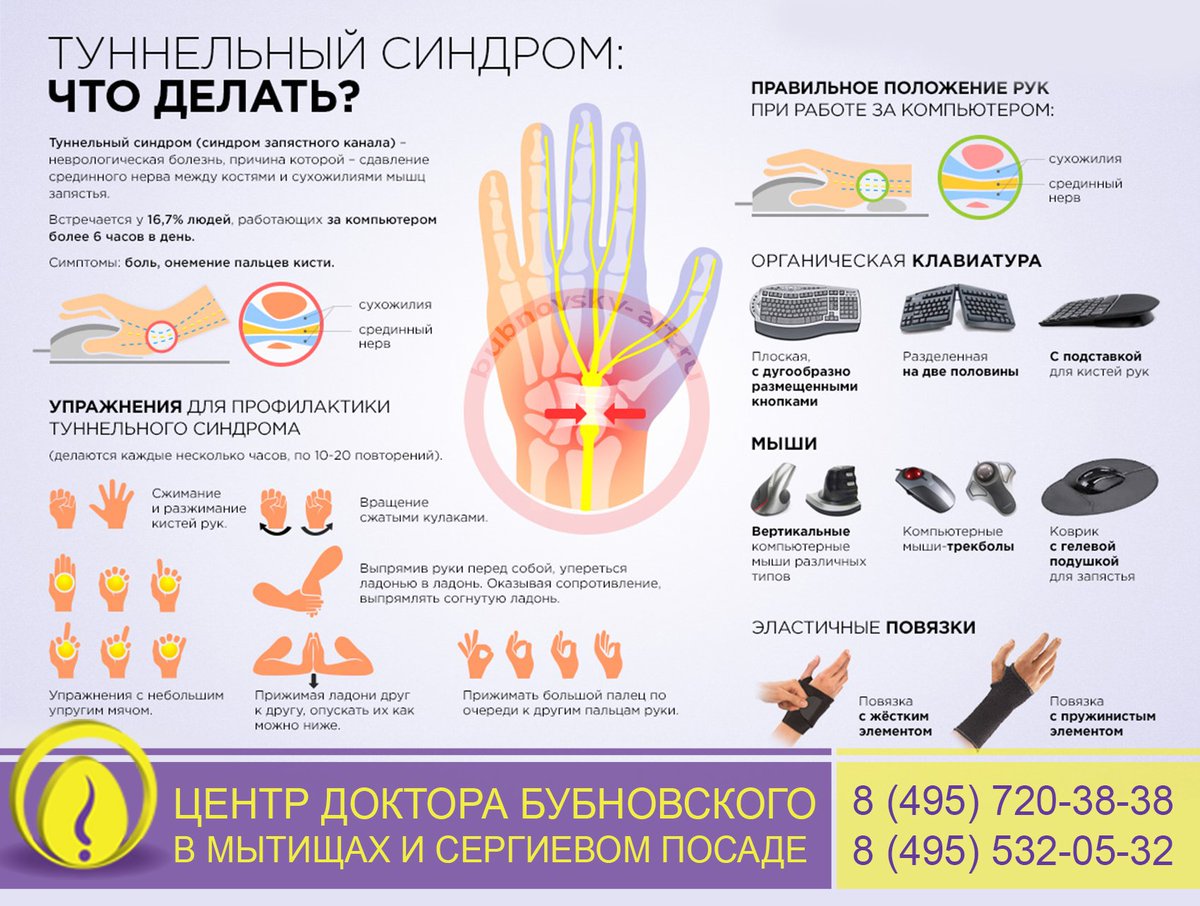

 Если это произойдет, это может вызвать такие симптомы, как онемение и покалывание в руках и руках. Эти симптомы могут также влиять на другие части тела, включая ноги и ступни.
Если это произойдет, это может вызвать такие симптомы, как онемение и покалывание в руках и руках. Эти симптомы могут также влиять на другие части тела, включая ноги и ступни. Человек с неврологическим заболеванием может заметить другие симптомы, такие как затруднения при ходьбе, изменения зрения, онемение или боль в других областях, таких как ноги и ступни.
Человек с неврологическим заболеванием может заметить другие симптомы, такие как затруднения при ходьбе, изменения зрения, онемение или боль в других областях, таких как ноги и ступни.
 Некоторым людям также может быть полезно носить их во время сна.
Некоторым людям также может быть полезно носить их во время сна.

 Один из симптомов — онемение и покалывание в руках по ночам.
Один из симптомов — онемение и покалывание в руках по ночам.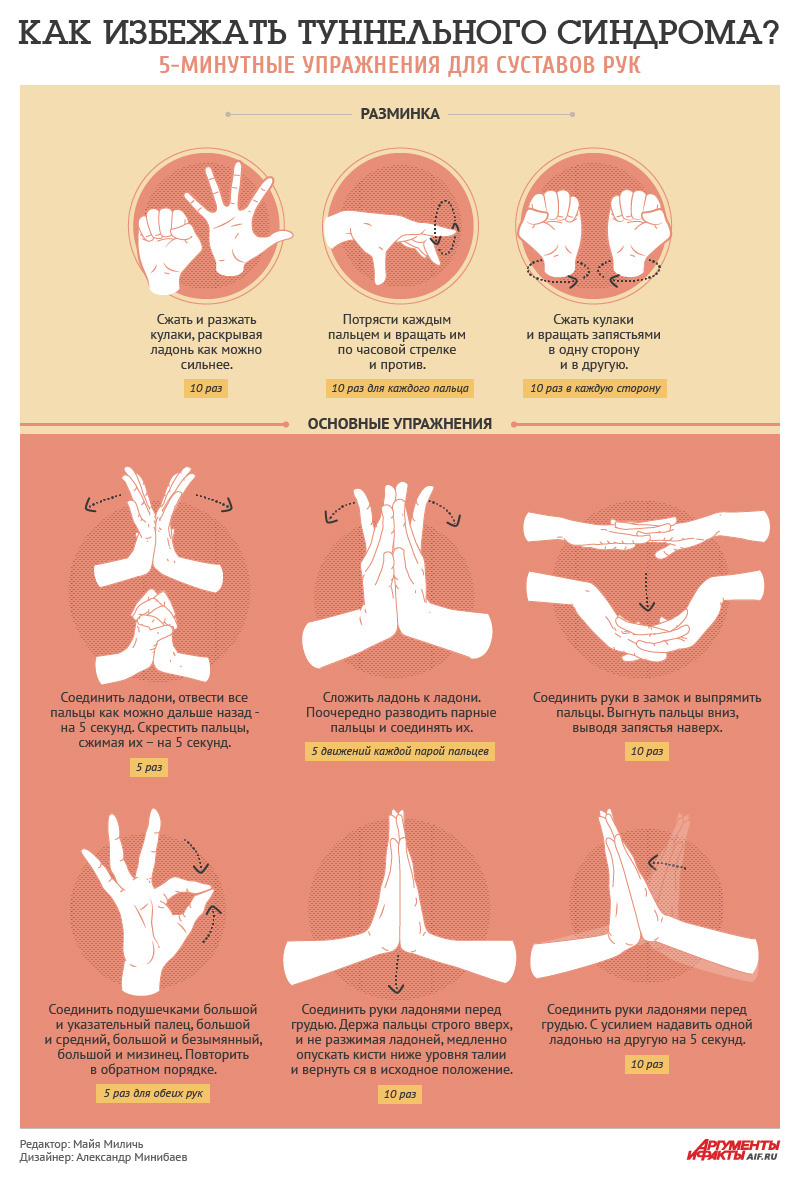
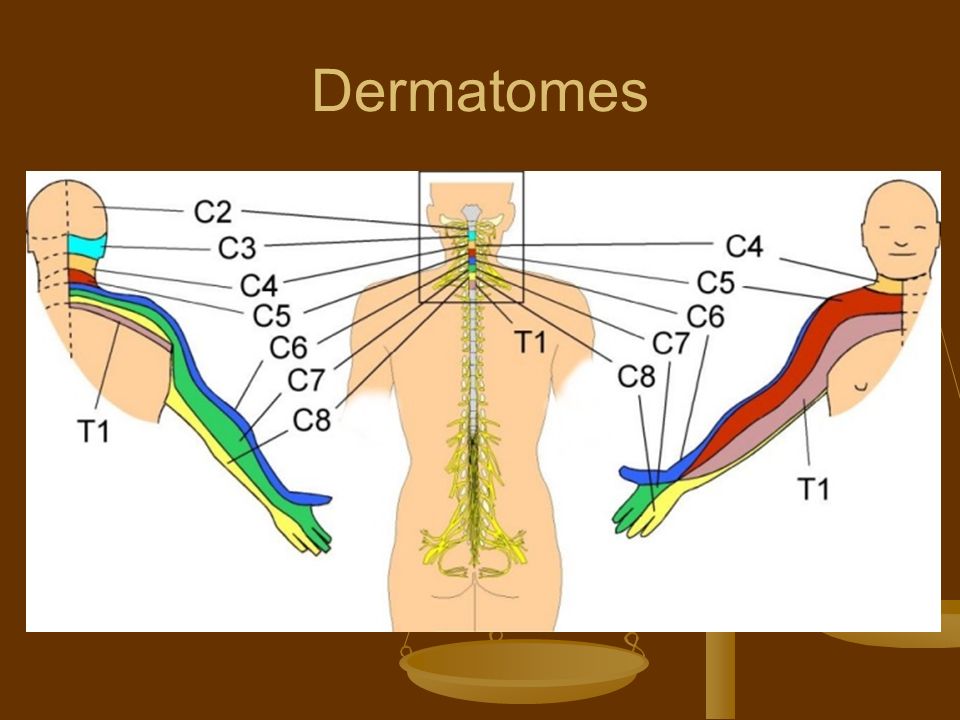
 Оба влияют на выработку коллагена, критически важного белка, необходимого для здоровья соединительной ткани.
Оба влияют на выработку коллагена, критически важного белка, необходимого для здоровья соединительной ткани. 1).Помимо онемения, компрессионная нейропатия может вызывать слабость или подергивание мышц. Давление может исходить из многих источников. Это может произойти после травмы из-за кровотечения или отека. Перелом со смещением или под углом может растянуть нерв. Иногда в замкнутом пространстве утолщается слизистая оболочка сухожилия, и повышается нервное давление. Фасция — это структура под жировым слоем, покрывающая мышцы и сухожилия. Иногда утолщенный край фасции или сухожилия может сдавливать нерв. Аномально расположенная мышца также может вызывать давление.Образования мягких тканей или кисты ганглия могут привести к сдавлению нерва. Типы компрессии нерва включают:
1).Помимо онемения, компрессионная нейропатия может вызывать слабость или подергивание мышц. Давление может исходить из многих источников. Это может произойти после травмы из-за кровотечения или отека. Перелом со смещением или под углом может растянуть нерв. Иногда в замкнутом пространстве утолщается слизистая оболочка сухожилия, и повышается нервное давление. Фасция — это структура под жировым слоем, покрывающая мышцы и сухожилия. Иногда утолщенный край фасции или сухожилия может сдавливать нерв. Аномально расположенная мышца также может вызывать давление.Образования мягких тканей или кисты ганглия могут привести к сдавлению нерва. Типы компрессии нерва включают: Этот нерв может быть поврежден в результате порезов, внутривенного введения лекарств или жидкостей, наручников или во время операций на лучевой кости.
Этот нерв может быть поврежден в результате порезов, внутривенного введения лекарств или жидкостей, наручников или во время операций на лучевой кости.
 Когда онемение прогрессирует до середины икры, в него вовлекаются пальцы и руки. Это может произойти с обеих сторон тела и часто в одинаковой степени поражает все нервы стоп или рук.
Когда онемение прогрессирует до середины икры, в него вовлекаются пальцы и руки. Это может произойти с обеих сторон тела и часто в одинаковой степени поражает все нервы стоп или рук. Симптомы обычно заключаются в скованности и могут быть связаны с частыми головными болями. Операции на руке для исправления или улучшения симптомов этого состояния не проводятся.
Симптомы обычно заключаются в скованности и могут быть связаны с частыми головными болями. Операции на руке для исправления или улучшения симптомов этого состояния не проводятся.
 Возможно, это связано с тем, что у них запястные каналы меньшего размера.
Возможно, это связано с тем, что у них запястные каналы меньшего размера.



 Боль или припухлость могут затруднить движение, но это не то же самое, что слабость.
Боль или припухлость могут затруднить движение, но это не то же самое, что слабость.
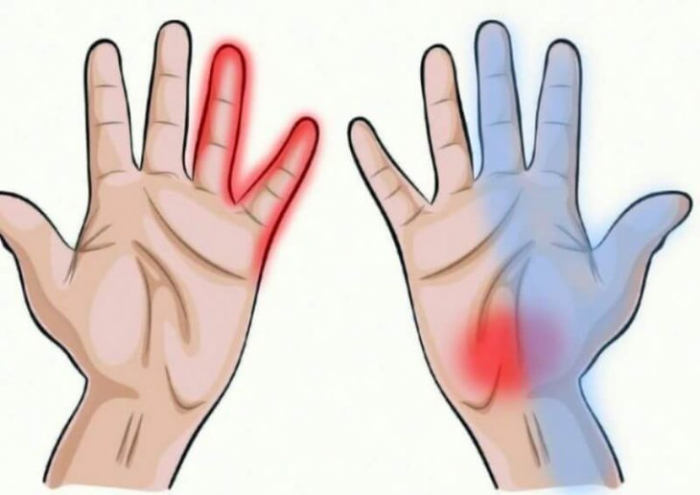
 К ним относятся:
К ним относятся:
 Никто не может терпеть сильную боль дольше нескольких часов.
Никто не может терпеть сильную боль дольше нескольких часов.
 Это может быть из-за сдавления нерва к кости, когда на руку надавливают в течение длительного времени.При параличе медового месяца вес головы спящего партнера может сдавливать нерв ближе к плечу, что приводит к онемению и слабости в запястье. Давление на локтевой нерв во время сна или долгая работа за компьютером также может способствовать онемению предплечья и кисти с внутренней стороны (локтевая нейропатия).
Это может быть из-за сдавления нерва к кости, когда на руку надавливают в течение длительного времени.При параличе медового месяца вес головы спящего партнера может сдавливать нерв ближе к плечу, что приводит к онемению и слабости в запястье. Давление на локтевой нерв во время сна или долгая работа за компьютером также может способствовать онемению предплечья и кисти с внутренней стороны (локтевая нейропатия).



 Электрофорез
Электрофорез








 [46], [47], [48], [49], [50]
[46], [47], [48], [49], [50]






 Следует принимать витамины на протяжении всего лечения, чтобы поддержать организм и не допускать снижения иммунитета.
Следует принимать витамины на протяжении всего лечения, чтобы поддержать организм и не допускать снижения иммунитета. Существует ряд определенных процедур, которые способны помочь избавиться от демодекса на лице. Но они не являются основным лечением, так как при данном заболевании лечиться нужно комплексно.
Существует ряд определенных процедур, которые способны помочь избавиться от демодекса на лице. Но они не являются основным лечением, так как при данном заболевании лечиться нужно комплексно.





 Истории наших читателей!
Истории наших читателей!  Антибиотики:
Антибиотики: Маска с глиной и травами при демодекозе:
Маска с глиной и травами при демодекозе: