почему возникает и как лечить
Воспаление лимфоузлов за ухом нельзя назвать распространенной патологией. Будучи естественными барьерами к проникновению в организм инфекционных агентов и токсических веществ, эти элементы лимфатической системы человека могут сами оказаться в опасном положении. Пораженные вредоносными телами, попадающими извне, лимфоузлы намного чаще поддаются воздействию со стороны патогенной микрофлоры у детей в возрасте младше 7 лет.
Лимфаденит (именно так называют воспалительный процесс заушных лимфоузлов), как правило, развивается вследствие попадания инфекции из полости рта, гортани, уха, а также мягких тканей головы в височной или теменной зоне. Отсутствующие симптомы какого-либо заболевания и нормальное самочувствие человека подразумевают скрытое расположение всех элементов лимфатической системы.
Около каждого ушного узла находится кровеносный сосуд, поэтому связь венозной и лимфатической системы очевидна. Именно она предопределяет причины развития воспаления лимфоузлов около уха.
Причины развития лимфаденита

 Чаще всего лимфаденит – прямое свидетельствование нарушений в организме, мешающих осуществлению его полноценной защиты. Намного реже воспалительный процесс в среднем ухе способствует увеличению лимфатических узлов. Поступая к ним вместе с лимфой, токсические вещества и болезнетворные микроорганизмы негативно воздействуют на иммунную систему в целом, ослабляя ее и нарушая целостность самих лимфоузлов. Зачастую спровоцировать воспаление удается таким микробам:
Чаще всего лимфаденит – прямое свидетельствование нарушений в организме, мешающих осуществлению его полноценной защиты. Намного реже воспалительный процесс в среднем ухе способствует увеличению лимфатических узлов. Поступая к ним вместе с лимфой, токсические вещества и болезнетворные микроорганизмы негативно воздействуют на иммунную систему в целом, ослабляя ее и нарушая целостность самих лимфоузлов. Зачастую спровоцировать воспаление удается таким микробам:
- стафилококкам и всем разновидностям этого класса;
- стрептококкам;
- туберкулезной палочке;
- трепонеме бледной;
- хламидиям;
- аспергиллам;
- кишечным палочкам;
Причины увеличения лимфатических узлов, независимо от локализации – на шее и за ушами, нередко заключаются в прогрессировании различных патологических состояний здоровья у человека. Нередко лимфаденит возникает вследствие системного поражения иммунной системы.
Не допустить развития болезни можно только в том случае, если делать все для укрепления защитных функций организма. Любая причина из нижепредставленных может послужить толчком к воспалению:
- повреждения кожного покрова в области висков и темечка на голове;
- фурункулез, расчесывания и присоединение вторичной инфекции;
- воспаление уха, различные формы отита;
- мастоидит;
- клещевой энцефалит при проникновении в височной или теменной зоне;
- туляремия;
- злокачественное поражение лимфатической системы;
- стремительное метастазирование;
- туберкулез, сифилис, ВИЧ-инфекция;
- актиномикоз;
- краснуха, корь.
Как проявляется воспаление узлов в заушной области

 Специфические симптомы заболевания доставляют значительный дискомфорт пациенту. Первое, с чего начинается лимфаденит – появление отечности. Увеличение диаметра узлов служит ее прямым выражением. Эпидермис в заушной области тонкий, кажется натянутым над расположенными ниже структурами черепа и сухожилиями.
Специфические симптомы заболевания доставляют значительный дискомфорт пациенту. Первое, с чего начинается лимфаденит – появление отечности. Увеличение диаметра узлов служит ее прямым выражением. Эпидермис в заушной области тонкий, кажется натянутым над расположенными ниже структурами черепа и сухожилиями.
При воспалении ушных лимфоузлов отек формируется в отдельной полости, способствуя растягиванию основной капсулы. От причины недуга зависит плотность и размеры сформировавшихся за ушами бугорков.
В зоне воспалительного процесса происходит застаивание венозной крови, что заставляет артерии расширяться. Визуально определить это можно в качестве гиперемии кожных покровов лимфатического элемента.
Такие симптомы, как лихорадка и озноб, являются вполне закономерными. Из-за усиленного притока крови, сопровождающегося активным клеточным делением, у больного с лимфаденитом возникает ощущение жара. Отдельные места в области около ушных лимфоузлов могут иметь более высокую температуру.
Боль при воспалении лимфоузлов
При лимфадените у больного всегда присутствует явно выраженная боль, возникающая вследствие сдавливания лимфатическим увеличенным «шариком» нервных окончаний, располагающихся в эпидермисе и сухожилии. Воспаление лимфоузла за ухом способствует повышению чувствительности.
Объяснить сильную боль можно возрастающим количеством биоактивных веществ, выделяемых разрушенными клетками. Характеризуя боль, пациенты описывают ее как распирающее, пульсирующее неприятное ощущение.
На острой стадии течения лимфаденита боль выражена достаточно сильно, но при спаде патологического процесса дискомфорт ощутим больным только при осмотре и прощупывании врачом. Выяснение инфекционного источника играет огромную роль и помогает определить дальнейшее лечение.
Однако узнать об этиологии лимфаденита в каждом конкретном случае достаточно сложно, поэтому возбудителя обнаруживают приблизительно в половине клинических случаев.
Лимфаденит в детском возрасте

 Особенности воспаления лимфатических узлов у детей в большинстве случаев обуславливаются предварительным заражением корью, краснухой и другими вирусными инфекциями. Вполне естественно, что боль и отечность в области наружного уха может сопровождаться высыпаниями на теле, заложенностью носа, зачастую возникает боль в горле. Симптомы, характерные для вирусного конъюнктивита – также распространенное явление при лимфадените у детей, спровоцированном вирусом.
Особенности воспаления лимфатических узлов у детей в большинстве случаев обуславливаются предварительным заражением корью, краснухой и другими вирусными инфекциями. Вполне естественно, что боль и отечность в области наружного уха может сопровождаться высыпаниями на теле, заложенностью носа, зачастую возникает боль в горле. Симптомы, характерные для вирусного конъюнктивита – также распространенное явление при лимфадените у детей, спровоцированном вирусом.
Антибактериальная терапия
Перед тем как начинать лечение лимфаденита, врачами должен быть выявлен возбудитель заболевания. На начальном этапе терапии многие специалисты назначают антибиотики. Что же делать, чтобы избавиться от воспаления? Ответ прост: лечение начинается с применения препаратов широкого спектра действия. Вне зависимости от типа инфекции побороть воспаление лимфоузлов за ухом и снять боль помогают следующие лекарства-антибиотики:
- Цефуроксим;
- Амоксициллин;
- Флемоксин.
Краткое описание антибиотиков от лимфаденита
Первое лекарственное средство относится к классу цефалоспоринов. Выпускается, как правило, в форме порошка. Анаэробные, грамотрицательные и грамположительные микроорганизмы – это те группы бактерий, в отношении которых Цефуроксим наиболее эффективен. В основе действия препарата лежит полусинтетическое соединение 2 поколения антибактериальных медикаментов. Принимать Цефуроксим во время беременности и детям до 3 лет строго запрещено.
Антибиотики, входящие в группу пенициллинов, включают в свой перечень популярный препарат с явно выраженным эффектом – Амоксициллин. Особенной активностью он отличается в борьбе со стафилококками и стрептококками, провоцирующими чаще других патогенных микроорганизмов воспалительные процессы в лимфоузлах возле ушей. Амоксициллин считается оптимальным решением врача при необходимости сочетания с другими видами лекарств. Обладает различными формами выпуска, противопоказан к использованию беременными и кормящими женщинами. 
 Также не рекомендуется применять препарат при раке крови, мононуклеозах, пищевых отравлениях и индивидуальной непереносимости к самому препарату или его отдельным компонентам.
Также не рекомендуется применять препарат при раке крови, мононуклеозах, пищевых отравлениях и индивидуальной непереносимости к самому препарату или его отдельным компонентам.
Устранить боль и снять воспаление способен еще один популярный препарат, состоящий из соединений пенициллина. Флемоксин – обладает мощнейшим антибактериальным действием, поэтому приносит хороший результат в лечении лимфаденита, вызванного микроорганизмами различного вида. Несмотря на то что лечение Флемоксином показано при различных инфекционных болезнях, реальной эффективностью он пользуется при воспалениях лимфоузлов на шее, в околоушной зоне, в паху.
Другие методы лечения воспаления за ухом
Антибиотики – первостепенное лечение лимфаденита. Однако, кроме них, специалисты назначают зачастую целый комплекс препаратов. В частности, лечение не обходится без лекарств, способных стимулировать иммунные силы организма:
- иммуномодулирующие средства, способствуют нормализации и укреплению иммунитета;
- антигистаминные препараты, направленные на стихание воспаления;
- комплексы витаминов и микроэлементов.
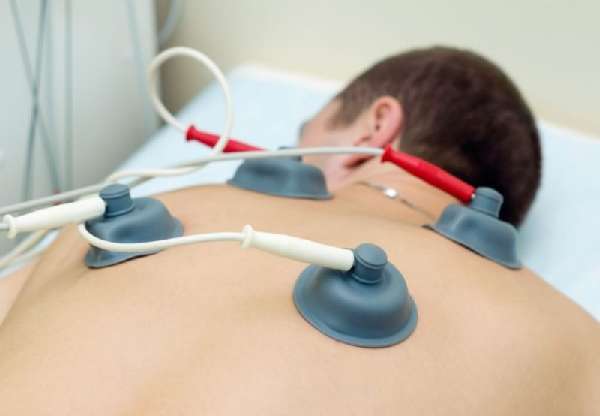
Для скорейшего выздоровления пациенту могут порекомендовать делать физиотерапевтические процедуры, состоящие из следующих обязательных этапов:
- электрофорез поможет предотвратить сращивание лимфоузла с соседними тканями;
- местное воздействие высоких частот электричества также может оказаться полезным;
- лазерная терапия с помощью гелий-неонового компонента.
В случае гнойного воспалительного процесса лимфоузлов в заушной зоне без хирургического лечения не обойтись. Задачей хирурга станет вскрытие самого узла с последующим очищением капсулы от экссудата и других жидкостей. Промыв лимфоузел специальным раствором, хирург может приступать к ушиванию. Важно оставить дренаж или место для него, поскольку гнойный секрет продолжит выделяться на протяжении длительного периода. При отсутствии положительной динамики выздоровления, врач может изменить лечение и принять решение об удалении узлов, чего делать крайне нежелательно.
Заушные и подчелюстные лимфоузлы в норме не пальпируются. Любое увеличение лимфоузлов и изменение их консистенции и подвижности наводит на мысль о воспалении. Лимфаденит за ухом часто не только изолированный процесс, но реактивный.
Латинское окончание “ит” в слове лимфаденит подчеркивает воспалительный характер изменений в лимфатических узлах. Заушные лимфоузлы не чаще и не реже других подвергаются воспалительным процессам
В эти образования, служащие в организме своеобразным фильтром для бактериальной, вирусной инфекции или раковых клеток притекает лимфа от кожи ушной раковины и внутреннего уха, барабанной перепонки, частично от височной области и кожи головы. В норме лимфоузлы не пальпируются. Любое их увеличение или изменение подвижности, болезненность или спаянность с кожей говорит о патологических изменениях.
Причиной воспаления может стать острая бактериальная инфекция в областях, лимфоотток которых проходит через заушные лимфоузлы. Наиболее частые возбудители – стафилококки (золотистый или эпидермальный) , стрептококки. Возможно и специфическое воспаление при туберкулезе, лепре. Воспаляются и подчелюстные лимфоузлы. В норме лифоузлы не превышают диаметре пяти миллиметров.
Частой причиной у детей становится краснуха, вирусное заболевание, при котором помимо заушных увеличиваются заднешейные узлы и появляется множественная красная сыпь, состоящая из точек, которые иногда сливаются в сплошное поле. Еще одним примером вирусного поражения является аденовирусная инфекция, при которой в наличии еще и катаральные явления (насморк, кашель, конъюнктивит) .
Лимфаденит за ухом может быть также следствием воспаления околоушной слюнной железы бактериальной или вирусной природы (паротита) . Паротит вызывается вирусом, часто протекает в детском возрасте и носит в просторечье название свинка. Репликация вируса в ткани железы вызывает необходимость в усиленном лимфооттоке и приводит к реактивному увеличению узлов.
К неспецифическим изменениям в заушной группе лимфатических узлов ведут кожные процессы. Это атопический дерматит, псориаз, экзема. При этом длительно протекающие аллергические процессы, накопление продуктов белкового распада и токсинов требуют повышенной нагрузки лимфатических сосудов по их удалению из очагов и вызывают пролиферацию лимфоидной ткани.
Изолированный заушный лимфаденит – это процесс воспаления самих узлов под действием бактериальных агентов. Воспаление проходит несколько стадий (катарального, гнойного) . При этом узлы увеличиваются в размерах, уплотняются, болезненны при прикосновениях, часто спаяны с кожей. При гнойном расплавлении узла возможно образование свищевого хода, через который отходят гной и некротические массы. Редко наблюдается некроз заушного лимфоузла. Такие явления возможны при бубонной чуме, которая до сих пор регистрируется в мире.
Лимфаденит должен диагностироваться врачом. При всех сомнениях в воспалительной природе изменений показаны пункции или биопсии удаленных узлов. Выполняется ряд клинических, биохимических, серологических и иммунологических анализов крови. Из дополнительных методов используются рентгеновская и ультразвуковая диагностика.
При этом проводится дифференциальная диагностика с опухолевыми заболеваниями (лимфомами, лимфатическим лейкозом, раком лимфатических узлов) . Редко подобные изменения сопровождают и лимфогранулематоз, при котором изменения со стороны лимфоузлов будут первичными и часто единственными проявлениями болезни.
При онкопатологиях отмечается более массивное увеличение узлов, их тестоватая или очень плотная консистенция, часты объединения узлов в конгломераты. Отмечаются и характерные изменения в анализах крови ( меняется число и соотношение отдельных популяций лейкоцитов, появляется анемия и ускорение скорости оседания эритроцитов, появляются бластные и юные формы лейкоцитарной популяции) . Диагностический поиск проводит терапевт совместно с хирургом. При необходимости пациент направляется на консультативный прием к гематологу или онкогематологу.
Лечение назначать должен только врач. Недопустимо назначение прогреваний лимфоузлов до уточнения диагноза. Абсолютно недопустимо это делать в домашних условиях. То, что первично может трактоваться как лимфаденит, может оказаться опухолевым заболеванием, прогрессирование которого (а, значит, и ухудшение прогноза для пациента) тепловые процедуры легко провоцируют.
При лечении заушного лимфаденита реактивного характера основной упор делается на лечении той патологии, которая к нему привела. Так лечится противовирусными препаратами краснуха или паротит, гормонами или антигистаминами кожные болезни, антифунгицидными — грибковые процессы. Воспаления внутреннего уха и слухового прохода также требуют специфической терапии в зависимости от возбудителя.
Препаратами выбора в лечении идиопатического воспаления узлов становятся антибиотики широкого спектра действия. Это полусинтетические пенициллины, бета-лактамные антибиотики, макролиды, цефалоспорины. Такая тактика оправданна при невозможности посеять отделяемое лимфоузла и неустановленном возбудителе инфекционного процесса. Критерием эффективности антибактериальной терапии становится уменьшение размеров узла, его болезненности, исчезновение температурной реакции.
Обезболивание и подавление лихорадки достигается при использовании нестероидных противовоспалительных лекарств: ибуклина, нурофена, парацетамола.
Антигистаминовые препараты устраняют аллергическую составляющую воспаления, уменьшая отечность тканей. Предпочтительнее лекарственные средства третьего поколения, в меньшей степени влияющие на центральную нервную систему и почти не вызывающие сонливость.
Важно своевременно обратиться к врачу при наличии увеличенного лимфоузла за ухом. Это способно уменьшить сроки лечения, избежать осложнений и выявления запущенных форм раков.
Воспаления лимфатических узлов, или лимфаденит – одна из самых распространённых патологий, протекающих в человеческом организме. Это не самостоятельное заболевание: оно возникает в результате инфекций различного генеза, провоцируется вирусами, бактериями и грибком.
Лимфаденит распространенное заболевание
Виды лимфаденита
В зависимости от характера и длительности течения болезни, все лимфадениты можно разделить на подтипы:
- хронические;
- острые.
Также лимфаденит может быть:
- Изолированным – воспален 1 лимфоузел.
- Регионарным – воспалительный процесс затрагивает группу соседних лимоузлов.
- Тотальным – лимфадениты распространены по всему телу.
Протекание болезни делят на специфическое и неспецифическое: к первому типу относят воспаления в результате туберкулёза, СПИДа, токсоплазмоза или опухолей, ко второму – все остальные виды лимфаденитов.
По «Международному классификатору болезней», больше известному как МКБ-10, лимфадениты разделяются на группы по месту локализации. Они относятся к болезням кожи и подкожной клетчатки (код МКБ-10 – L04), а также к заболеваниям системы кровообращения (код – I88).
Острый лимфаденит шеи, головы и лица (L04.0)
Около трети лимфоузлов в организме человека локализируется в области головы и шеи, которые относятся к группе L04.0:
- подчелюстной;
- затылочный;
- шейный;
- преаурикулярный.
Воспаления этих лимфоузлов происходят после ангины и других бактериальных заболеваний ДП, при герпесе, гриппе и ОРВИ, из-за болезней зуба и воспалительных процессов во рту. Также лимфадениты могут возникать из-за необработанных ран в области шеи, на лице и щеках. Ещё одна причина – инфекционные заболеваний кожи.
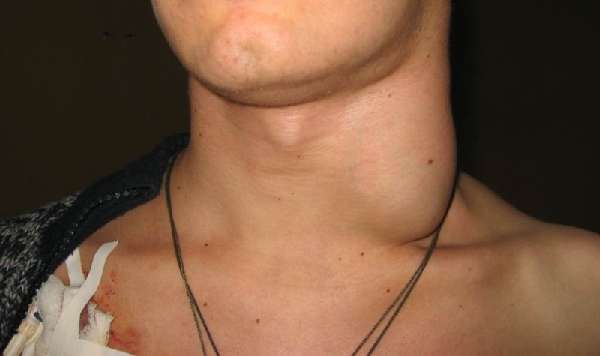
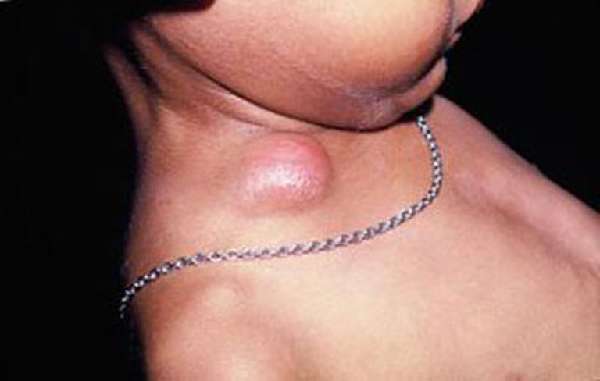
К симптомам лимфаденита этой группы относятся боли и дискомфорт в области поражения, неудобство при глотании, повышение температуры у детей. Лимфаденит на затылке, за ушами и под подбородком также заметен визуально: небольшие шарообразные уплотнения выделяются на коже и болят при прикосновении. Как выглядит болезнь под кодом L04.0, можно увидеть на фото.
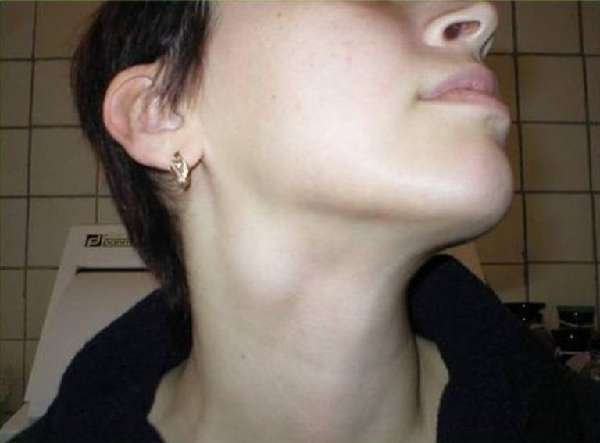
Воспаление лимфотического узла на шее
Воспаление лимфотического узла на шее
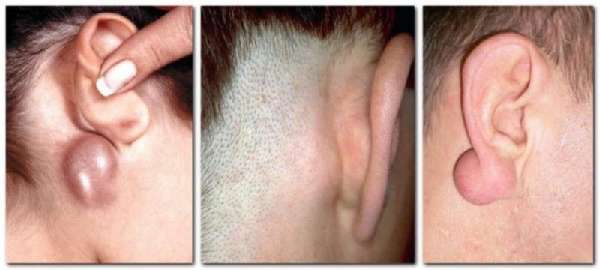
Воспаление лимфоузлов за ушами
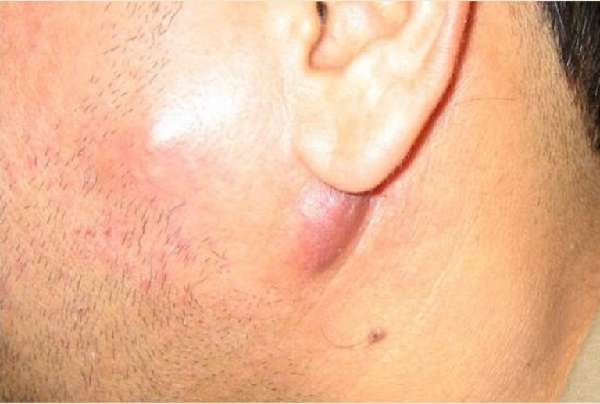
Воспаленный лимфоузел за ухом
Острый лимфаденит туловища (L04.1)
В эту группу включены воспаления лимфоузлов туловища, которые находятся в брюшной и грудной области.
К ним относятся:
- брюшные, или мезентеральные лимфоузлы;
- ретрокруральные лимфоузлы;
- параортальные, паракавальные лимфоузлы;
- надключичные и подключичные лимфоузлы.
Воспаление лимфоузла в грудной области
Такое расположение лимфаденита может свидетельствовать о вирусных и бактериальных инфекциях, а также о специфическом типе заболевания, возникающем в результате туберкулёза, ВИЧ-инфекции, онкологии брюшной и грудной области.
Среди симптомов заболевания отмечается сильная боль в груди или животе, повышение температуры тела, вялость, потеря аппетита.
Острый лимфаденит верхней конечности (L04.2)
К лимфаденитам верхней конечности относится воспаление лимфоузлов локтя и подмышечной впадины. Чаще всего лимфоузел увеличен с одной стороны, и визуально представляет собой набухшую шишку красноватого цвета.
Подмышечный и локтевой лимфаденит возникают из-за инфекций различной этиологии:
- ангины, тонзиллита, ларингита и других бактериальных болезней;
- гриппа и герпеса, ОРВИ;
- воспалительных заболеваний ротовой полости;
- инфицированных ран и ссадин в области подмышки, груди и рук.
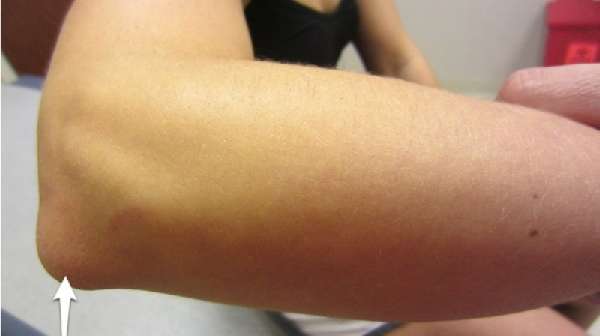
Воспаление лимфоузла локтя
Также воспаление лимфоузлов подмышечной области может говорить о мастопатии и мастите, возникающих после родов и во время кормления. В таком случае симптом проявляет себя перед месячными, за 2-3 дня до начала менструации, и самостоятельно проходит спустя неделю.
К признакам болезни, помимо заметного набухания лимфоузла, относятся боль и дискомфортные ощущения в этой области, возможный зуд, повышение температуры.
Острый лимфаденит нижней конечности (L04.3)
К лимфаденитам нижней конечности относятся воспаления пахового и подколенного лимфатических узлов. Они могут развиваться в результате воспаления мягких тканей ног, от переохлаждения, из-за ран и ссадин, инфицированных мозолей и неудобной обуви.
Также к причинам паховых лимфаденитов относят заболевания половых органов:
- уретрит;
- простатит;
- вагинит;
- гонорея;
- хламидиоз.
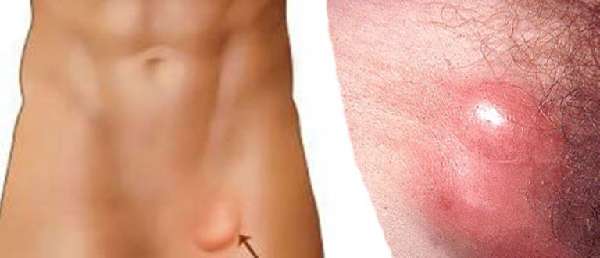
Воспаление пахового лимфотического узла
Чаще всего воспаления лимфоузлов этой группы встречаются у взрослых людей.
Острые лимфадениты нижних конечностей сопровождаются сильной болью в месте воспаления, дискомфортом, заметным уплотнением и набуханием лимфоузла.
Неспецифический брыжеечный лимфаденит (I88.0)
Неспецифический брыжеечный лимфаденит – это воспаление мезентеральных лимфоузлов, возникающее в результате бактериальной или вирусной инфекции.
К возбудителям мезаденита относятся:
- стрептококки и стафилококки;
- энтеровирусы;
- сальмонелла;
- мононуклеоз.

Воспаление пахового лимфотического узла
Чаще всего воспаления лимфоузлов этой группы встречаются у взрослых людей.
Острые лимфадениты нижних конечностей сопровождаются сильной болью в месте воспаления, дискомфортом, заметным уплотнением и набуханием лимфоузла.
Неспецифический брыжеечный лимфаденит (I88.0)
Неспецифический брыжеечный лимфаденит – это воспаление мезентеральных лимфоузлов, возникающее в результате бактериальной или вирусной инфекции.
К возбудителям мезаденита относятся:
- стрептококки и стафилококки;
- энтеровирусы;
- сальмонелла;
- мононуклеоз.
При неспецифическом брыжеечном лимфадените сильно болит живот
Заболевание характеризуется выраженным болевым синдромом в животе, повышением температуры, рвотой и тошнотой. Также часто наблюдаются нарушения стула и функционирования ЖКТ: диарея, запоры, икота.
Хронические лимфадениты (I88.1)
Хронический лимфаденит – это воспаление лимфатических узлов, протекающее в течение долгого времени. Оно может быть односторонним и двухсторонним, специфическим или неспецифическим, локализоваться в разных частях тела.
Хроническое течение болезни может быть обусловлено:
- осложнениями ангины, бронхита и тонзиллита;
- гнойными фурункулами и язвами на теле;
- инфекциями ротовой полости;
- грибковыми инфекциями;
- туберкулёзом;
- СПИДом и ВИЧ-инфекцией.

При хроническом лимфадените болевые ощущения уменьшаются
Как и в случае с острым лимфаденитом, заболевание сопровождается уплотнением и увеличением лимфоузлов. Вместе с тем, набухший и твердый лимфоузел практически не болит и остаётся подвижным. Другие симптомы, такие как повышение температуры, покраснения, боли и слабость, тоже меньше выражены.
К какому врачу обратиться?
При воспалительных процессах в лимфатических узлах необходимо обратиться к врачу-терапевту. Он осмотрит и опросит пациента, возьмёт анализы, а после поставит предварительный диагноз и направит к специалистам узкого профиля, если это необходимо.
В зависимости от расположения лимфаденита, это могут быть:
- отоларинголог – воспаления шейных, околоушных, подъязычных лимфоузлов;
- стоматолог – воспаления лимфоузлов под челюстью;
- уролог – паховый лимфаденит при заболеваниях половых органов;
- маммолог – подмышечный и надключичный лимфаденит;
- хирург – гнойный процесс при лимфадените.
Если воспаление лимфоузлов произошло у ребёнка, следует обратиться к врачу-педиатру или к семейному доктору.
Диагностика лимфаденита
Чтобы установить причину и тип лимфаденита, специалисту необходимо произвести диагностические манипуляции.
К ним относятся:
- Осмотр и опрос пациента, изучение анамнеза.
- Общий и биохимический анализы крови.
- Рентгенологическое исследование.
- Ультразвуковое исследование.
- Биопсия воспалённого лимфоузла.
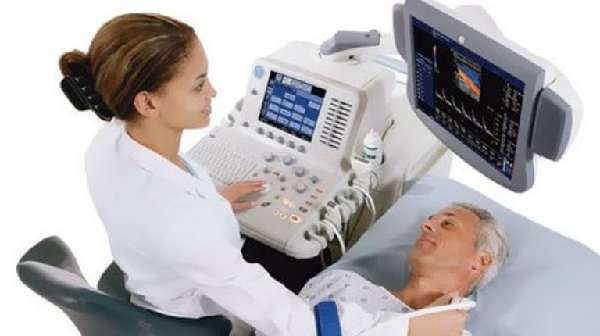
Для выявления причин воспаления лимфоузлов применяется УЗИ
Рентген и ультразвук применяются при брюшных и грудных лимфаденитах, когда узнать их размеры и количество во время осмотра не представляется возможным. Биопсия используется в редких случаях и только при подозрении на специфический тип болезни.
Лечение воспаления лимфатических узлов
Устранить симптомы патологии можно при помощи медикаментов, народных способов лечения и физиотерапии.
Лекарства
| Название группы | Воздействие на лимфаденит | Представители |
| Антибактериальные препараты | Антибиотики разрушают клеточную мембрану бактерий, что приводит к их гибели. Применяются при бактериальном типе инфекции. | Амоксиклав, Клиндамицин, Азитромицин |
| Противовирусные препараты | Угнетают развитие вируса, подавляя репликацию ДНК или ингибируя нейраминидазу. Применяются при вирусных лимфаденитах. | Амантандин, Ремантандин, Тамифлю |
| Противогрибковые препараты | Препараты, повышающие проницаемость мембраны грибка, что мешает их размножению и разрушает грибок изнутри. | Флуконазол, Амфотерицин В |
| Антисептические средства | Предупреждают развитие инфекции, возникающее при травмировании кожных покровов. | Мазь Вишневского, |
| Нестероидные противовоспалительные препараты | Лекарственные средства, подавляющие образование простагландинов и обладающие сильным противовоспалительным действием. | Ибупрофен, Кеторол, Нимесил |
| Спазмолитики | Применяются при мезентеральных лимфаденитах вирусного, бактериального или туберкулезного происхождения. Снимают болевой синдром. | Но-Шпа, Дротаверин |
| Антигистаминные препараты | Сужают сосуды в очаге воспаления, уменьшают проницаемость капилляров, ослабляют и сводят на нет воспалительный процесс. | Цетиризин |
Как лечить народными средствами в домашних условиях
Если точный диагноз не установлен, и лекарств под рукой нет, можно воспользоваться народными способами лечения. Они включают в себя компрессы и напитки из овощей, трав и зелени, а также настойку эхинацеи.
Применение эхинацеи
Чтобы избавиться от лимфаденита, из эхинацеи делают компресс – эффективное средство, рассасывающее воспаление:
- 50 мл настойки смешивается со 100 мл воды. Смесь настаивается в течение получаса.
- Марля или салфетка смачивается раствором и накладывается на воспалённый участок.
- Сверху выкладывается небольшой слой ваты или мягкая ткань.
- Компресс закрепляется на области при помощи бинта, держится до высыхания.

Компрессы с настойкой эхинацеи помогают избавиться от лимфаденита
Свекольный сок
Свекольный сок, полученный из овоща или его ботвы, обладает сильным очищающим эффектом, а также улучшает работу лимфатической системы.
Чтобы вылечить лимфаденит, его нужно употреблять так:
- Выдавить из свёклы сок при помощи соковыжималки. Желательно предварительно нарезать её на части.
- Дайте соку настояться в течение полудня.
- Пейте по 100 мл напитка натощак, утром и вечером.

Свекольный сок полезен при лимфадените
Если средство даётся ребёнку, объём сока нужно сократить вполовину. Также желательно добавить немного морковного сока, чтобы напиток стал более приятным на вкус.
Противовоспалительный сбор
Травяные сборы, снимающие воспаления – можно использовать как готовые аптечные, так и смешать самостоятельно следующие ингредиенты:
- мяту перечную;
- листья и ягоды малины;
- корень одуванчика;
- липовый цвет;
- траву полыни.
Компоненты нужно высушить и смешать в одинаковых пропорциях. 4 ст. л. полученного сбора заливают 1 литром кипятка, дают настою настояться в течение полудня, а после выпивают по полстакана 3-4 раза в сутки.

Травяной сбор помогает снять воспаление
Компресс из чистотела
Чистотел – эффективное обеззараживающее и противовоспалительное средство. Для борьбы с лимфаденитом он можно применять в свежие листья, их необходимо ошпарить кипятком, немного остудить и наложить на поражённую зону на 30-40 минут.
Компресс из чистотела делается так:
- 25 мл чистотела разводится в 100 мл воды. Смесь настаивается полчаса.
- Марля пропитывается раствором и прикладывается к лимфоузлу.
- Компресс накрывается ватой или мягкой тряпкой, фиксируется бинтом и держится час.

Прикладывайте компрессы с чистотелом на воспаленные лимфоузлы
Настой из хвоща полевого
Полевой хвощ – кровоочистительное средство, улучшающее работу лимфатической системы.
Настой из него принимается внутрь и готовится так:
- Столовая ложка либо 1 аптечный пакетик травы заваривается в 250-300 мл кипятка.
- Смесь настаивается в течение 20-30 минут, после процеживается.
- Принимается 3 раза в сутки, за полчаса перед приёмом пищи.

Настой из хвоща полевого улучшает работу лимфотической системы
Чтобы усилить эффект, стоит делать по тому же рецепту отвар из травы спорыша. Приём настоев следует чередовать с интервалом в 2 дня.
Физиотерапия
Физиотерапия – это воздействие на организм физическими факторами для лечения болезни. Применение метода при лимфаденитах уменьшает воспаления, ускоряет регенерацию тканей, а также облегчает общее состояние пациента.
Физиотерапевтические методы, используемые при воспалениях лимфоузлов:
- Ультравысокочастотная, или УВЧ-терапия. Воздействует на организм электромагнитным полем с высокой частотой, повышая температуру и расширяя сосуды. Это помогает лейкоцитам быстрее попасть в очаг воспаления, что ускоряет выздоровление.
- Лазеротерапия. Воздействует на ткани организма световыми волнами, улучшая микроциркуляцию, обезболивая и снимая воспаление в лимфоузле. Ускоряет регенерацию, помогает при всех типах лимфаденитов.
- Гальванизация. Воздействует на организм слабым электрическим тонок низкого напряжения, обезболивая, восстанавливая ткани и нервные волокна, стимулируя микроциркуляцию внутри лимфоузла.
Настой из хвоща полевого улучшает работу лимфотической системы
Чтобы усилить эффект, стоит делать по тому же рецепту отвар из травы спорыша. Приём настоев следует чередовать с интервалом в 2 дня.
Физиотерапия
Физиотерапия – это воздействие на организм физическими факторами для лечения болезни. Применение метода при лимфаденитах уменьшает воспаления, ускоряет регенерацию тканей, а также облегчает общее состояние пациента.
Физиотерапевтические методы, используемые при воспалениях лимфоузлов:
- Ультравысокочастотная, или УВЧ-терапия. Воздействует на организм электромагнитным полем с высокой частотой, повышая температуру и расширяя сосуды. Это помогает лейкоцитам быстрее попасть в очаг воспаления, что ускоряет выздоровление.
- Лазеротерапия. Воздействует на ткани организма световыми волнами, улучшая микроциркуляцию, обезболивая и снимая воспаление в лимфоузле. Ускоряет регенерацию, помогает при всех типах лимфаденитов.
- Гальванизация. Воздействует на организм слабым электрическим тонок низкого напряжения, обезболивая, восстанавливая ткани и нервные волокна, стимулируя микроциркуляцию внутри лимфоузла.
УВЧ-терапия ускоряет процесс выздоровления
При использовании этих методов лимфаденит проходит быстрее, но они не могут полностью заменить медикаментозную терапию. Физиотерапия должна применяться в качестве вспомогательного средства и только под контролем врача, чтобы избежать осложнений.
Чем опасен лимфаденит?
Если инфекцию не лечить, она продолжит распространяться по организму. Длительное воспаление лимфоузлов может привести к некрозу ткани, разрушению лимфатических узлов, сепсису и к серозным гнойным патологиям.
Осложнения, возникающие при лимфаденитах:
- тромбофлебит;
- лимфостаз;
- остеомиелит;
- энцефалит и менингит;
- абсцессы.
Важно!Серьёзными последствиями болезни могут стать: гнойные патологии, инвалидность и даже летальный исход. 
Если не лечить лимфаденит, то может развиться тромбофлебит
Профилактика
Чтобы предупредить воспаление лимфоузлов, следует соблюдать профилактические меры.
К ним относятся:
- Своевременное лечение бактериальных и вирусных заболеваний.
- Лечение гнойных поражений кожи любого генеза.
- Уход за ротовой полостью: плановые консультации стоматолога, гигиена.
- Гигиена молочных желез, особенно при грудном вскармливании.
- Предохранение при половом акте для избегания ЗППП.
- Антисептическая обработка порезов, ссадин и ран.
- Коррекция иммунитета витаминами, диетой и специальными препаратами.

Для укрепления иммунитета принимайте витамины
Воспаление лимфатических узлов – не полноценное заболевание, а неприятный симптом, говорящей о серьёзной патологии в организме. Если его не лечить вовремя, лимфаденит может привести к тяжелым осложнениям и последствиям.
 Загрузка…
Загрузка…Общие данные
Чаще всего поражаются лимфатические узлы, расположенные под кожей в паху, в подмышечной впадине, на шее, под нижней челюстью, под затылком. Нередко встречается гнойный лимфаденит, при котором лимфатический узел постепенно расплавляется, превращается в скопление гноя.
Причины развития лимфаденита
Главная причина развития лимфаденита – попадание в лимфатический узел болезнетворных микроорганизмов— стрептококков и стафилококков. Чаще всего патология развивается в качестве осложнения другого гнойно-воспалительного заболевания, например, флегмоны (гнойное воспаление жировой ткани), панариция (гнойное воспаление пальца), кариеса и пульпита, ангины, остеомиелита (гнойное воспаление кости) и др.
Особые формы лимфаденита возникают при сифилисе, туберкулезе, актиномикозе и некоторых других заболеваниях.
Когда в организме появляется очаг гнойного воспаления, болезнетворные микроорганизмы проникают из него в лимфатические сосуды и достигают лимфатических узлов. Так как лимфатические узлы служат естественным иммунным барьером, здесь микробы задерживаются и могут вызывать воспаление. Так развивается лимфаденит. Может быть поражен один или несколько рядом расположенных узлов.
Признаки лимфаденита
При остром лимфадените возникает припухлость и покраснение на коже, боль. Если пораженный лимфатический узел находится на руке и на ноге, его воспаление приводит к нарушению движений. Сам лимфоузел прощупывается под кожей в виде плотной шишки, он увеличен в размерах. При нагноении на месте узла возникает полость, заполненная гноем. Повышается температура тела. Отмечается ухудшение общего состояния: озноб, недомогание.
Если организм не может справиться с инфекцией, а лечение отсутствует, острая форма лимфаденита переходит в хроническую. На некоторое время симптомы утихают. Боли проходят, температура тела снижается до 36,6-37⁰C. В дальнейшем происходит чередование обострений и нормализации состояния. Это приводит со временем к снижению иммунитета, проникновению болезнетворных организмов в другие органы, развитию аутоиммунных заболеваний.
Зачастую симптомы лимфаденита выражены настолько сильно, что основное заболевание, в результате которого развилось воспаление лимфатического узла, отходит на второй план.
Осложнения лимфаденита
Если лимфаденит сопровождается нагноением, то со временем несколько соседних лимфатических узлов расплавляются, на их месте образуется большая полость с гноем. При этом состояние больного ухудшается. При распространении болезнетворных организмов в жировую ткань, окружающую лимфатический узел, развивается ее гнойное воспаление — флегмона.
Осложнением лимфаденита может стать тромбофлебит — воспаление стенки вены и образование на ней тромбов. При нарушениях иммунной защиты инфекция попадает в кровь и разносится по всему организму, в различных органах возникают гнойные очаги — развивается сепсис. При хроническом гнойном лимфадените может образоваться свищ — отверстие, соединяющее лимфоузел с поверхностью кожи. Во время обострений он каждый раз открывается, и из него выделяется гной.
Что можете сделать вы?
Хронический лимфаденит, особенно если он не сопровождается нагноением, может существовать в течение длительного времени. Во время обострений пораженный лимфатический узел увеличивается и становится болезненным, может повышаться температура тела. В остальное время симптомы отсутствуют. Даже если воспаленный лимфатический узел не причиняет особых проблем, хронический очаг воспаления способствует снижению иммунитета и повышению риска аутоиммунных заболеваний. Поэтому лимфаденит в любом случае нуждается в лечении. При возникновении симптомов заболевания нужно срочно обратиться к хирургу.
Что может сделать врач?
Обследование при лимфадените включает общий анализ крови, может включать ультразвуковое исследование и биопсию лимфатического узла (берут фрагмент ткани лимфатического узла при помощи специальной иглы и отправляют на исследование в лабораторию).
Если острый лимфаденит не сопровождается нагноением, то его можно лечить без операции. Врач назначает антибиотики, физиопроцедуры (УВЧ-терапия). Очень важно устранить основной очаг воспаления, из которого инфекция проникла в лимфатический узел.
При гнойном лимфадените всегда проводят хирургическое лечение. Во время операции вскрывают гнойник, удаляют из него весь гной, промывают его антисептиками и ставят дренаж на несколько дней.
При хроническом лимфадените также проводят хирургическое лечение: необходимо ликвидировать воспаленный лимфатический узел и другие очаги инфекции. Если имеется свищ, то его полностью иссекают. После операции назначают антибиотики.
Операции при лимфадените обычно проводят в стационаре.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Симптомы хронического лимфаденита
Симптомы хронического лимфаденита различаются в зависимости от локализации лимфатических узлов и соответственно воспалительных процессов. По мере развития заболевания проявляются симптомы подчелюстного хронического лимфаденита. Одним из первых симптомов является появление под нижней челюстью твердых лимфатических узлов, при пальпации они болезненны. Одновременно с этим появляется боль в ушах, повышается температура, нарушается сон. Над участками воспалительных процессов появляется покраснение кожных покровов. Симптомы подчелюстного лимфаденита проявляются постепенно. Первая стадия характеризуется подвижными, имеющими четкие очертания, слегка воспаленными лимфатическими узлами. При пальпации возникают легкие болевые ощущения. Спустя два-три дня отмечается значительное увеличение размеров лимфатических узлов и опухоль подчелюстной поверхности по нижнему направлению. Слизистая оболочка ротовой полости воспаленная, имеет покраснения. Температура тела повышается до 38°С. Диагностирование лимфаденита на этом этапе заболевания и начале лечебного процесса, имеет вполне благоприятный прогноз и практически полное излечение. При отсутствии качественного лечения, происходит повышение температуры тела больного до 41°С, усиление болевых ощущений, лимфатические узлы становятся бордового цвета. Есть большая опасность возникновения нагноений лимфатических узлов. В виду частых воспалений верхних дыхательных путей, подчелюстной лимфаденит чаще всего возникает у детей.
Симптомы хронического лимфаденита шейного отдела на первом этапе заболевания характеризуются припухлостью лимфатических узлов, появлением головных болей, общим недомоганием, повышением температуры тела, потерей аппетита. Характер заболевания определяет размеры нагноения, которые колеблются от одного до нескольких спаянных узелков. Лимфатический узел острой формы по внешнему виду очень похож на фурункул.
Симптомы хронического лимфаденита в паховой области сопровождаются увеличением и уплотнением лимфатических узлов. Наблюдается высокая температура, боли при движении, возникающие внизу живота и сочетающиеся с общим недомоганием. Бывают случаи, когда заболевание поражает практически все лимфатические узлы и имеет симптомы гнойного лимфаденита. В таких случаях, возможно развитие абсцесса, требующего безотлагательного хирургического вмешательства.
Симптомы хронического лимфаденита подмышечной впадины очень похожи с общими симптомами заболевания. Лимфатические узлы воспаляются, повышается температура тела больного. При гнойной форме лимфаденита наблюдается интоксикация, при этом лимфатические узлы и окружающие их соединительные ткани сливаются в один конгломерат. При пальпации ощущаются сильные болевые ощущения, отмечается значительное повышение температуры.
Хронический неспецифический лимфаденит
При вялотекущих или рецидивирующих воспалительных заболеваниях, например, хроническом тонзиллите, воспалительных заболеваниях зубов, а также в результате слабовирулентной микрофлоры возможен хронический неспецифический лимфаденит. Так же хронический неспецифический лимфаденит может являться следствием острого лимфаденита, когда воспаление в лимфатических узлах не прекращается, а принимает форму хронического заболевания. Переход хронического воспаления лимфатических узлов в гнойную фазу заболевания происходит достаточно редко и такие воспаления носят продуктивный характер. Латентная инфекция при обострениях провоцирует гнойное расплавление лимфатических узлов. Проявление симптомов хронического неспецифического лимфаденита характеризуется увеличением лимфатических узлов. При пальпации они плотные на ощупь и малоболезненные, спаек между ними или окружающими тканями нет. По мере разрастания в лимфатических узлах соединительных тканей происходит уменьшение их размеров. Бывают случаи, когда выраженное разрастание соединительных тканей и сморщивание лимфатических узлов провоцирует лимфостазы, отеки, расстройство лимфообращения и даже слоновость. Необходимо дифференцировать хронический неспецифический лимфаденит и увеличение лимфатических узлов при других заболеваниях, таких как, сифилис, лимфогранулематоз, дифтерия, грипп, туберкулёз, злокачественные образования. Целесообразно проводить диагностику хронического неспецифического лимфаденита основываясь на объективной оценке всех клинических признаков болезни. В случае, когда возникают сомнения, возможно проведение пункционной биопсии лимфатических узлов или гистологическое исследование полностью удаленного лимфатического узла. Это очень важно при проведении дифференциальной диагностики хронического лимфаденита и злокачественных образований и их метастазов.
В большинстве случаев хронический неспецифический лимфаденит имеет благоприятный прогноз. Как правило, исход заболевания проявляется рубцеванием. Соединительная ткань замещает лимфоидную ткань, лимфатический узел уменьшается в своих размерах, становится плотным на ощупь.
 [12], [13], [14], [15], [16]
[12], [13], [14], [15], [16]
Хронический лимфаденит шеи
Хронический лимфаденит шеи является одним из наиболее частых болезней этой области тела человека. Это обстоятельство объясняется множеством лимфатических узлов и непосредственной близостью шейного отдела к ротовой полости и началу верхних дыхательных путей, которые являются местом частого проникновения экзогенных инфекций. Вообще, тело человека насчитывает около восьмисот лимфатических узлов, и более трёхсот из них расположены именно на шее. Поэтому хронический лимфаденит шеи – наиболее частое заболевание, как среди детей, так и среди взрослых.
Воспалительный процесс проникает в лимфатические узлы верхнего шейного отдела. По характеру патологических изменений в лимфатических узлах бывают серозно-продуктивные, ихорозно-гнойные и продуктивные лимфадениты.
Вторичной патологией, обычно вызываемой гноеродной микрофлорой, например, стафилококками, стрептококками – является хронический лимфаденит шеи. При хроническом лимфадените шеи, как специфическом, так и неспецифическом, происходит множественное поражение лимфатических узлов. В некоторых случаях возможно двустороннее поражение лимфатических узлов. Такие поражения являются осложнениями инфекционных болезней ротовой полости или верхних дыхательных путей, носоглотки.
Вялотекущий процесс, в ходе которого преобладают продуктивные компоненты приводят к увеличению лимфатических узлов в течении длительного времени. При этом лимфатические узлы увеличены в размерах и малоболезненные при пальпации. Обильное развитие фиброзной ткани делает невозможным полную редукцию лимфатического узла, процесс рассасывания лимфатического узла проходит очень медленно.
Хронический лимфаденит шеи, как правило, подвергается консервативному лечению. Но прежде всего, необходима санация первичного воспалительного очага. Затем применяют физиотерапевтические методы лечения, назначение антибиотиков. Большие лимфатические узлы, которые не поддаются консервативному лечению, подлежат хирургическому удалению. Следует отметить, что рентгенотерапия при хроническом лимфадените шеи категорически противопоказана, в виду опасности возникновения опухоли щитовидной железы.
 [17], [18], [19]
[17], [18], [19]
Хронический подчелюстной лимфаденит
Одной из разновидностей и самой распространенной формой воспаления лимфатических узлов является хронический подчелюстной лимфаденит. Возникновение хронического подчелюстного лимфаденита обуславливается всевозможными воспалительными процессами в ротовой полости. Это может быть поражение кариеса, хронический тонзиллит, и многочисленные заболевания мягких тканей десен. Хронический подчелюстной лимфаденит может быть признаком возникновения проблем с зубами или деснами.
Симптомы хронического подчелюстного лимфаденита определяются наличием болезненных лимфатических узлов, тугих на ощупь, располагающихся под нижней частью челюсти. Эти боли отдаются в область ушной раковины, кожные покровы воспаленных участков имеют покраснения, температура тела больного увеличивается. Отмечается нарушение сна. Заболевание имеет постепенный характер своего развития, основные признаки проявляются поочередно. Первоначально при воспалении лимфатические узлы еле прощупываются, при пальпации ощущается легкая боль. На этой стадии заболевания лимфатические узлы достаточно подвижны, имеют четкие границы. В дальнейшем лимфатические узлы увеличиваются в размерах, возникают болезненные ощущения, не позволяющие двигать челюстью. Через два-три дня лимфатические узлы становятся очень крупными, кожа вокруг них становиться бордового цвета и приобретает вид как бы растянутой. Слизистая оболочка ротовой полости воспалена, попытки движений челюстью провоцируют усиливающуюся боль. Повышение температуры тела может достигать 38°С. Наблюдается отсутствие аппетита, равнодушное отношение ко всему, что происходит вокруг, возникает чувство хронической усталости, нарушается сон. На данном этапе заболевания очень важно определить очаг инфекции, это позволит излечить заболевание. Но, к сожалению, очень часто больные практикуют самолечение, которое не дает положительного результата. Обращаются к специалистам уже когда лимфатические узлы становятся кроваво красного цвета, боль имеет стреляющий характер, в температура тела достигает 40°С. Такие случаи очень опасны, в виду того что в лимфатических узлах скапливается гной. Самолечение в случаях хронического подчелюстного лимфаденита недопустимо!
Имеются некоторые сложности диагностики хронического подчелюстного лимфаденита, в виду его схожести с воспалениями слюнных желез, подчелюстного ложа или около челюстным инфильтратом. Бывают трудности с определением локализации воспалительного процесса.
Курс лечения хронического воспаления подчелюстных лимфатических узлов первоначально начинается с ликвидации первичного инфекционного очага. При этом необходимо строгое соблюдение строгих мер гигиены.
Гнойная форма воспаления подчелюстных лимфатических узлов лечится с применением антибиотиков. Значительные гнойные воспаления лимфатических узлов удаляются хирургическим вмешательством.
 [20], [21], [22], [23], [24], [25]
[20], [21], [22], [23], [24], [25]
Хронический шейный лимфаденит
Хронический шейный лимфаденит или, говоря простым языком, шейный лимфаденит это воспаление лимфатических узлов в области шеи, которое продолжается длительное время. Это заболевание характерно для людей с ослабленной иммунной системой. Хронический шейный лимфаденит проявляется при проявлениях простудных заболеваний и гриппа. Хронический шейный лимфаденит развивается, как правило, у детей и не является опасным заболеванием. Воспаление лимфатических узлов взрослого человека происходит в несколько осложненной форме. Лимфатическая система человека моментально реагирует на всевозможные вирусы и инфекции, которые попадают в организм. Увеличение размеров лимфатических узлов и их уплотнение, прежде всего, является сигналом, свидетельствующем о воспалительном процессе в организме.
В исключительных случаях увеличенные лимфатические узла преобразуются в злокачественные образования.
Основными причинами хронического шейного лимфаденита считаются всевозможные заболевания верхних дыхательных путей, например, ангина, пневмония, грипп, острые респираторные заболевания. В некоторых случаях хронический шейный лимфаденит могут спровоцировать заболевания ротовой полости – пародонтоз, гингивит, кариес. При условии латентного их протекания.
Проникновение в организм всевозможных видов инфекций является основной причиной воспалительных процессов в лимфатических узлах. Возбудителями этих инфекций, как правило, являются стафилококки, стрептококки и другие гноеродные бактерии.
Хронический шейный лимфаденит регулярно проявляется даже при незначительных симптомах простудных заболеваний или гриппа. Люди с ослабленной иммунной системой имеют значительные риски заболевания хроническим шейным лимфаденитом.
Характерные симптомы хронического шейного лимфаденита достаточно легко обнаружить самостоятельно. Прежде всего, наличие небольших уплотнений на шее, при пальпации которых, ощущается боль. Общее состояние больного характеризуется как усталое, чувствуется недомогание, температура тела повышается. У маленьких детей наблюдается интоксикация организма. Размер увеличенных лимфатических узлов изменяется в зависимости от стадии заболевания. При отсутствии квалифицированного лечения хроническая форма лимфаденита может стать острой. Если температура тела больного поднимается более 38°С, лимфатические узлы становятся очень болезненными необходима срочная госпитализация. Не допускайте таких ситуаций, своевременное квалифицированное лечение способствует скорейшему выздоровлению.
Курс лечения хронического шейного лимфаденита начинают с установления основной причины воспалительного процесса. Противопоказано прогревание лимфатических узлов при воспалительных процессах! Назначение лекарственных препаратов противовоспалительного действия практикуют в тех случаях, когда организм не справляется с инфекцией самостоятельно. После курса лечения лимфатические узлы постепенно восстанавливают свои функции первоначальный внешний вид.
 [26], [27], [28]
[26], [27], [28]
Лимфаденит у детей | Компетентно о здоровье на iLive
Различают две формы течения болезни, в зависимости от характера: острую и хроническую.
Острый лимфаденит у детей проявляется с сильной боли в месте поражения, увеличения лимфоузлов (можно прощупать пальцами), повышения температуры, больной чувствует неловкость при движении головой, ощущает слабость. При прощупывании лимфоузлы подвижные, болезненные, плотные. Своевременное эффективное лечение основного заболевания, которое спровоцировало лимфаденит, предупреждает образование гнойных очагов в пораженных лимфатических узлах. При ослабленном иммунитете или неадекватном лечении воспалительный процесс переходит в гнойный. Состояние больного резко ухудшается, сопровождается высокой температурой, ознобом, головной болью, отсутствием аппетита. Воспаленный лимфоузел малоподвижен, происходит спаечный процесс с прилегающими тканями, наблюдается покраснение над пораженным участком, в центре образуется размягченный участок, где происходит скопление гноя. Со временем гной прорывается наружу, а воспаление приобретает хроническую форму.
Обычно увеличенные лимфоузлы прощупываются перед и за ушными раковинами, под нижней челюстью, по бокам шеи, под мышками, над ключицей, по сторонам грудной клетки, на локтевых сгибах, в паховой зоне.
При увеличении одного лимфоузла, которое не сопровождается его дальнейшим ростом, повышением температуры речь не идет о каком-либо заболевании. Это может означать, что этот конкретный лимфоузел работает немного активнее остальных. Вызвано такое увеличение перенесенной инфекцией и со временем лимфоузел приобретет свои обычные размеры.
Хроническая форма характеризуется уплотнением и увеличением лимфоузлов, снижением подвижности. Хронический лимфаденит у детей развивается вследствие стихания острого воспаления или провоцируется малоактивными бактериями. При хронической форме общее состоянии в пределах нормы, увеличенные лимфоузлы, при прощупывании, не болят и четко определяются. Длительный хронический процесс приводит к разрушению лимфоузла, с постепенным замещением соединительной тканью. Временами начинаются периоды обострения, при которых образуется свищ, со временем он закрывается, а потом может образоваться в другом месте.
 [10], [11], [12], [13], [14]
[10], [11], [12], [13], [14]
Шейный лимфаденит у детей
Шейный лимфаденит у детей возникает чаще всего. Причиной этого являются различные инфекционные заболевания (гнойная ангина, грипп, пневмония и пр.).
Лимфоузел воспаляется из-за попавшей с током крови инфекции от первичного очага воспаления, т.е. провоцируется гнойными бактериями (стрептококки, стафилококки).
Различают острую, хроническую форму болезни. При хронической форме лимфоузлы будут воспаляться при каждом простудном заболевании. Обычно этому способствует низкий иммунитет. Хронический шейный лимфаденит развивается в результате хронических тонзиллитов, гайморитов, отитов.
Острый шейный лимфаденит характеризуется гнойными процессами. В каждом случае лимфаденит имеет характерные симптомы.
На раннем этапе заболевания на шее появляются небольшие опухоли, уплотнения, надавливание на них может вызвать боль. В дальнейшем появляется головная боль, слабость, повышение температуры, возникает интоксикация. Величина воспаленного лимфоузла зависит от характера течения болезни (в воспалении может участвовать один или несколько лимфоузлов). Далее лимфоузел теряет свои контуры, увеличивается больше, кожа становится красной. Острый шейный лимфаденит напоминает фурункул.
В этом случае начинается лихорадка, температура повышается выше 380. В воспаленном лимфоузле чувствуются пульсирующие боли. В этом случае нужно безотлагательно обращаться за врачебной помощью. Если гнойный очаг не будет вовремя вскрыт, гной поступит в прилегающие ткани, что может стать причиной сепсиса (заражения крови).
 [15], [16], [17], [18], [19], [20], [21]
[15], [16], [17], [18], [19], [20], [21]
Лимфаденит на шее у детей
Лимфаденит на шее ребенка легко определить самостоятельно. Лимфоузлы имеют форму шариков, что сдвигаются при надавливании. Обычно размер лимфоузлов примерно с горошинку, реже наблюдается более объемные припухлости. При прикосновении ребенок ощущает сильную боль.
Непродолжительное воспаление шейных лимфоузлов иногда возникает после того, как у ребенок перенес инфекционного заболевание верхних дыхательных путей.
Перед тем, как лечить лимфаденит у детей, прежде всего, выясняется причина, повлекшая за собой воспаление. Далее все внимание направляется на уничтожение первичного заболевания. Для снятия припухлостей назначают дельтасон, преднизолон, медролом. Все эти препараты свободно продаются в аптеке, рецепта для них не требуется.
Продолжительность заболевания снижается за счет УВЧ-терапии. При запущенном процессе врач может посчитать нужным прописать курс антибиотиков. Гнойные очаги удаляются хирургическим способом.
При обнаружении воспаленных лимфоузлов на шее ребенка, нужно как можно скорее обратиться в поликлинику. После сдачи необходимых анализов, будет назначено эффективное лечение. Воспаление лимфоузлов на шее убирается параллельно с лечением основного заболевания, которое стало причиной лимфаденита. Необходимо помнить, что нельзя использовать согревающие компрессы при лимфадените, особенно при шейной форме. Высокая температура в пораженном участке способствует распространению инфекции, в этом случае быстрее поражается здоровая прилегающая ткань. Также в этом случае появляется опасность попадания инфекции в головной мозг. Растирать пораженное место также нужно чрезвычайно осторожно, лучше согласовать все способы лечения с вашим врачом.
Подчелюстной лимфаденит у детей
Подчелюстной лимфаденит у детей проявляется в воспалении лимфоузлов, расположенных под нижней челюстью. При этом больной чувствует боль, усиливающуюся со временем, появляется отечность (иногда довольно сильная), ротовая полость воспаляется. Температура может подняться до 380С.
Лечение, как и при других формах, направлено на первоисточник воспаления. Подчелюстной лимфаденит может свидетельствовать о хроническом тонзиллите (воспалении миндалин), кариесе, воспалении десен.
При такой форме лимфаденита необходимо соблюдать строгую гигиену ротовой полости (поскольку именно там может быть источник инфекции). Чтобы снизить отечность, боль можно приложить прохладный компресс к больному месту. Если начался гнойный процесс, здесь не обойтись без хирургического вмешательства, при котором происходит надрез узла и чистка его от скопившегося гноя. В этом случае прием антибиотиков обязателен. Довольно часто используется лечение на основе антибиотиков, но при гнойном процессе такое лечение малоэффективно. Антибиотики помогут облегчить основные симптомы, но не избавят от воспаления. Часто после такого лечения заболевание возвращается, только в более сильной форме. Поэтому операция – это единственный на сегодняшний день способ лечения гнойного подчелюстного лимфаденита у детей и взрослых.
Паховый лимфаденит у детей
Паховый лимфаденит у детей проявляется в виде увеличенных, болезненных лимфатических узлов в области паха. Как и при других формах лимфаденита повышается температура, кожа над пораженным лимфоузлом приобретает красный оттенок, наблюдается общая слабость.
В некоторых случаях наблюдается распространение воспаления на все лимфатические узлы. Гнойный процесс в лимфоузлах приводит к абсцессу, когда повреждаются кровеносные сосуды и как результат случаются кровотечения. В этом случае необходимо немедленно обращаться за медицинской помощью.
В основном, паховый лимфаденит развивается вследствие сифилиса, при злокачественных образованиях в яичках, прямой кишке, у женщин лимфаденит в паховой зоне может свидетельствовать о кистозности яичников, различного рода грибковых заболеваниях. В детском возрасте паховый лимфаденит довольно редкое явление. Воспаление лимфоузлов в паху у ребенка может возникнуть в результате повреждения ног (ссадин, порезов, разбитых коленей и пр.). В случае если после того, как все ранки благополучно зажили, а лимфоузлы не вернулись в нормальное состояние, ребенка необходимо показать врачу.
Острый лимфаденит у детей
У детей лимфатическая система восприимчивее, чем у взрослых, поэтому они более подвержены лимфаденитам, особенно в острой форме. Лимфаденит у детей возникает вследствие какого-либо инфекционного заболевания. Заболевание проявляется в общей слабости, высокой температуре, припухлостей в области воспаления (в процесс воспаления может вовлечься как один лимфоузел, так и несколько). В начале заболевания узлы подвижные, без спаечного процесса с прилегающими тканями, практически безболезненные.
Прогрессирование заболевания приводит к малоподвижности узлов, сильной отечности, болям в области поражения, больному тяжело двигаться. Вокруг узла начинается воспаление тканей, боль усиливается, присоединяется гнойное воспаление. В этом случае начинается лихорадка, головные боли, учащенное сердцебиение, температура повышается до критической отметки. Запущенный процесс острого лимфаденита может привести к весьма серьезным последствиям.
 [22], [23], [24], [25]
[22], [23], [24], [25]
Гнойный лимфаденит у детей
Гнойный лимфаденит у детей, прежде всего, провоцируется неправильным лечением при острой формы лимфаденита. Также этот процесс может быть вызван неблагоприятными условиями: переохлаждением, тяжелыми заболеваниями, слабой иммунной системой, стрессами и т.п.
Для гнойного лимфаденита характерны сильные пульсирующие боли в области воспаления, температура выше 38 градусов, плохой аппетит, наблюдается общая слабость. Признаки интоксикации чаще всего встречаются у детей младшего возраста.
Если лимфоузел расположен не глубоко, то наблюдается сильная отечность, покраснение кожи в этом месте.
При гнойном поражении не обойтись без оперативного вмешательства, только в этом случае возможно предупредить дальнейшее распространение инфекции на соседние ткани и органы. Не вовремя вскрытый гнойник может привести к заражению крови. При операции вскрывается пораженный лимфоузел и очищается от накопившегося гноя. Также после операции необходим курс антибиотиков, которые облегчат симптомы и помогут предотвратить возможный осложнения.
Подмышечный лимфаденит у детей
Подмышечный лимфаденит у детей проявляется в зависимости от формы заболевания: острый лимфаденит сопровождается увеличением лимфоузлов, сильной болью, высокой температурой, при гнойном лимфадените возможны признаки интоксикации (слабость, тошнота), при хроническом течении болезни в большинстве случаев симптоматика отсутствует, лимфоузлы увеличены, имеется спаечный процесс. При простой форме заболевания у детей очаг воспаления не распространяется за пределы пораженного лимфоузла. В более тяжелых случаях (острый или гнойный лимфаденит) процесс воспаления распространяется на прилегающие ткани. Не полное или изначально неправильное лечение приводит к тяжелым последствиям (тромбы, гнойные процессы, свищи). Гнойный процесс развивается в результате не эффективного лечения острой формы. При гнойной форме кожа над пораженным лимфоузлом становится красной, тугой, при надавливании больной чувствует сильную боль, иногда с пульсацией, повышается температура. Воспаленные лимфоузлы спаиваются с окружающими тканями, становятся практически неподвижными.
Воспаление подмышечных лимфоузлов происходит в результате инфекционных болезней. Инфекция может попасть с лимфой, которая поступает от шеи, плечевого пояса, грудной клетки. Причиной может послужить даже запущенный кариозный процесс или хроническое воспаление миндалин.
 [26], [27], [28], [29], [30]
[26], [27], [28], [29], [30]
Лимфаденит за ухом у детей
Заушный лимфаденит у детей провоцируется заболеваниями ушной раковины, внутреннего уха и других прилегающих тканей.
Различные гнойничковые процессы (расчесы, царапины, угри) могут стать причиной инфицирования. Лимфаденит за ухом довольно распространенное явление, которое говорит о воспалительном процессе в организме или на кожном покрове. Иногда, при дальнейшем распространение инфекции, в процесс вовлекаются подчелюстные или затылочные лимфоузлы. Увеличенные долгое время лимфоузлы могут указывать на хроническое воспаление, ослабленный иммунитет.
К воспалению может привести прокол ушных мочек, пирсинг или татуировки на лице. Увеличенный лимфоузел за ухом тщательно исследуется, чтобы исключить возможные заболевания, такие как онкологические опухоли, туберкулез.
После лечения причины воспаления, при остром или хроническом лимфадените врач может назначить физиотерапевтические процедуры, чтобы лимфатическая жидкость рассасывалась быстрее. Запущенный процесс заушного лимфаденита может привести к потере слуха.
Острый лимфаденит | Компетентно о здоровье на iLive
Классификация острого лимфаденита
- Острый лимфаденит бывает гнойным и серозным (негнойным).
Серозный и гнойный острый лимфаденит – это ступени единого процесса. Сначала воспаление начинается как серозное, оно может закончиться само по себе или после соответствующего лечения, а может преобразоваться в гнойное.
- Различают неспецифический и специфический острый лимфаденит, все зависит от вида возбудителя, который его спровоцировал.
- В зависимости от того, какие группы лимфатических узлов поражены, классифицируют следующие виды острого лимфаденита:
- лимфаденит лица и шеи.
- шейный.
- подчелюстной.
- одонтогенный.
- мезентериальный.
- паховый.
 [20], [21], [22], [23]
[20], [21], [22], [23]
Острый серозный лимфаденит
При остром серозном лимфадените общее самочувствие страдает мало. Температуры может и не быть, а может повышаться до 38°С. На этом этапе, возникают болезненные ощущения в лимфоузлах, они увеличиваются в размерах. При их ощупывании они незначительно плотные и подвижные. При своевременном определении и лечении первичного очага, эти лимфоузлы уменьшаются в размерах, проходит их болезненность, нормализуется общее самочувствие. В противоположном случае серозное воспаление переходит в гнойное.
 [24], [25], [26], [27]
[24], [25], [26], [27]
Гнойный острый лимфаденит
При гнойном воспалении в лимфоузлах отмечается их выраженная болезненность, увеличение температуры выше 38°С. Нарушается сон, появляется головная боль, слабость, т.е. сильно страдает общее самочувствие. Со временем на месте лимфоузла формируется гнойник, который необходимо будет удалять хирургическим путем в условиях стационара, сам он не пройдет. Не заниматься лечением гнойного острого лимфаденита, очень опасно для здоровья и жизни, т.к. чревато развитием лимфоаденофлегмоны и сепсисом (заражение крови).
Острые лимфадениты лица и шеи
Как правило, причиной острых лимфаденитов лица и шеи, являются микроорганизмы, циркулирующие в полости рта – кокковая флора – стафилококки. Т.е. такие лимфадениты возникают вследствие одонтогенной инфекции. Поэтому, важное значение имеет своевременное лечение кариозных зубов. Чаще всего инфекция проникает в следующие группы лимфоузлов и возникает:
- поднижнечелюстной острый лимфаденит.
- щечный.
- острый шейный лимфаденит.
- околоушной.
- надчелюстной и нижнечелюстной.
В профилактике вышеназванных острых лимфаденитов важна личная гигиена рук, с особой осторожностью подходить к удалению угрей, прыщей в области лица и шеи.
 [28], [29], [30]
[28], [29], [30]
Острый мезентериальный лимфаденит (мезаденит)
Острый мезентериальный лимфаденит – это воспаление лимфоузлов брыжейки кишечника. Возникает такой острый лимфаденит после операций на органах брюшной полости (устранение аппендицита, например), после заболеваний верхних дыхательных путей, при туберкулезе и многих других заболеваниях. Такой лимфаденит встречается чаще у детей школьного возраста. Возникает внезапно, появляется острая схваткообразная боль в животе, не связанная с приемом пищи, диспепсические расстройства (тошнота, возможно рвота), увеличение температуры до высоких цифр. В такой ситуации необходимо тщательно собрать анамнестические данные, детально изучить клинику, пройти необходимые инструментальные и лабораторные исследования, которые назначит специалист.
 [31], [32], [33], [34], [35], [36], [37], [38]
[31], [32], [33], [34], [35], [36], [37], [38]
Острый паховый лимфаденит
При остром паховом лимфадените увеличиваются и уплотняются лифоузлы в паховой области. При этом отмечается болезненность внизу живота и в паховой области, особенно при движении и физических нагрузках, увеличивается температура. Причиной воспаления лимфоузлов в паховой области могут быть: сифилис, метастазы рака половых органов, прямой кишки, грибковые заболевания и раны на нижних конечностях. При обнаружении увеличенных паховых лимфоузлов, необходимо незамедлительно обратиться за помощью к врачу (терапевту, хирургу, если это ребенок – педиатру).
 [39], [40], [41], [42], [43], [44]
[39], [40], [41], [42], [43], [44]
Причина воспаления лимфатических узлов за ухом
Чтобы понять причины воспаления лимфатических узлов за ухом, вам придется вспомнить немного больше об анатомии и физиологии … Лимфатические узлы, которых в организме человека почти шестьсот, представляют собой образования различных размеров. от 0,5 до 50 мм круглой, овальной или бобовидной формы. Чаще всего они располагаются группами, и лимфа из каждого органа попадает в определенные (регионарные) лимфатические узлы.
Расположенные за ушами (околоушные) лимфатические узлы сосредоточены вдоль задней ушной вены. В нормальном состоянии они мягкие и не выявляются при пальпации. Но при воспалении лимфатические узлы за ухом увеличиваются в размерах, становятся более плотными и отчетливо ощутимыми.
В большинстве случаев воспаление лимфатических узлов за ухом является проявлением заболевания органа, находящегося в непосредственной близости от этого узла. Прежде всего, это различные воспалительные процессы в ушах:
Далее идут рот и горло:
- кариес,
- флейта,
- тонзиллитов
- фарингит,
- воспаление слюнных желез или миндалин.
Часто причиной воспаления лимфатических узлов за ухом является простуда и острые респираторные вирусные инфекции с сильной простудой.
Кроме того, это воспаление может быть симптомом инфекционных заболеваний — эпидемического паротита (краснухи) или краснухи.
Если увеличение лимфатического узла не сопровождается болью и нагноением, и его причина кроется в одном из перечисленных заболеваний, и после его лечения все возвращается в норму — врачи диагностируют его как местную лимфаденопатию, то есть реакцию лимфатическая система организма к инфекции для конкретного заболевания.
Но если в ответ на проникновение инфекции возникает сильное воспаление узлов, которое сопровождается не только их набуханием, но и ощущением боли, то это лимфаденит. То есть воспаление самого лимфатического узла, вызванное его поражением инфицированными клетками из других очагов воспаления. Возможны повышение температуры тела и появление нагноения в лимфатическом узле.
Причины и время обращения к врачу.
Существует ряд кожных заболеваний и инфекций, которые могут вызвать образование комков за ухом.
Глыбы на коже
Три основные нераковые причины комков за ухом:
Глыбы прыщей за ухом
Прыщи — это распространенное заболевание кожи, которое может вызывать комок за ухом.
При угревой сыпи поры на коже блокируются кожным салом. Кожное сало представляет собой маслянистое вещество, выделяемое единицами у основания волосяных фолликулов.
Кожное сало смешивается с мертвыми клетками кожи и может образовывать слой, называемый комедоном.
Прыщ может стать инфицированным и воспаленным, если в комедон попадут определенные бактерии.
Воспаленные прыщи могут расти и в наиболее тяжелой форме образовывать комки, называемые кистами угрей.
Если прыщи вызывают комок, это может вызвать боль при нажатии. Другие кисты и прыщи на голове могут сопровождать прыщи или кисты за ухом, особенно на лице.
Кистозные прыщи — это неприятное состояние, которое может привести к образованию рубцов.Однако врачи могут помочь справиться с кистозными угрями с помощью эффективных методов лечения.
Кисты за ухом
Кисты могут возникать в любом месте на коже, в том числе за ухом.
Кожные кисты — заполненные жидкостью мешочки. Они образуют приподнятую куполообразную область на коже. Иногда у них есть черное пятно, называемое точками сверху.
Они могут свободно перемещаться и не фиксируются на месте. Врач должен осмотреть любой кусочек кожи, который нельзя перемещать из стороны в сторону.
Кисты в коже головы, как правило, представляют собой кисты волосистой части кожи. В этом типе подкладка мешка сделана из клеток корневых волосков.
Сальные кисты также могут возникнуть. Они образуются на железах, ответственных за маслянистое вещество, которое увлажняет кожу и волосы.
Другие кисты состоят из клеток с поверхности кожи, известных как эпидермоидные кисты. Наконец, существуют также сальные кисты, которые встречаются реже и содержат маслянистое вещество.
Липома
Липома является еще одной возможной причиной образования комков за ухом.Липомы — это безвредные, жирные комочки. Они не являются злокачественными, растут очень медленно и не распространяются.
Они чаще встречаются на других частях тела, но могут встречаться в любом месте под кожей, в том числе за ухом.
Липома на ощупь мягкая. Они обычно не чувствительны или болезненны, если они не давят на соседние нервы.
Они обычно встречаются в ограниченном количестве мест. В редких случаях у некоторых людей бывает много липом одновременно.
Эти комочки часто маленькие и варьируются от размера гороха до дюймов в поперечнике.
Хирурги-косметологи могут удалить неприглядные липомы, но безопасно не лечиться. При необходимости хирург может удалить липому.
Кисты и липомы являются похожими видами комков. Липома сидит глубже в коже, чем киста, а также чувствует себя мягче.
Увеличенные лимфатические узлы
Лимфатические узлы растут за ухом. Это части иммунной системы, которые истощают и фильтруют ткани.
Лимфатические узлы за ухом называются задними ушными лимфатическими узлами.
Лимфатический узел может набухать при воздействии посторонних материалов. Это может произойти, например, из-за ближайшей инфекции. Формальное название для этого — лимфаденопатия.
Набухший лимфатический узел должен исчезнуть без лечения. Кожные или ушные инфекции являются частыми причинами опухания узла.
Если комок длится более 2 недель или возникает вместе с другими симптомами, обратитесь к врачу.
Инфекции
Организм реагирует на инфекции, отправляя лейкоциты в пораженный участок для борьбы с вторгающимися клетками.Это может привести к скоплению жидкости и отечности в регионе.
Отит, или ушная инфекция, может вызвать это.
Часть кости черепа за ухом — сосцевидный отросток. Если бактерии заражают эту область черепа, они могут вызвать состояние, называемое мастоидитом.
Заражение происходит в воздушных пространствах кости. Сосцевидное тело имеет сотовую структуру. Бактерии могут заразить эти воздушные клетки.
Мастоидит чаще встречается у детей, чем у взрослых. Это серьезная инфекция, которая требует медицинской помощи.Отек за ухом будет нежным и красным, и может привести к выталкиванию уха наружу.
Другие симптомы могут идти вместе с комом, в том числе:
Причиной мастоидита обычно является нелеченная инфекция среднего уха.
Врач будет лечить мастоидит антибиотиками для борьбы с инфекцией. Врач уха, носа и горла (ЛОР) может лечить некоторые случаи хирургическим путем, чтобы истощить или удалить инфекцию.
Лечение симптомов и домашние средства
 Может быть тревожно обнаружить что-то на своем теле, например, комок, которого там не должно быть. Тем не менее, вас может удивить то, что опухоль за ухом на самом деле встречается довольно часто.
Может быть тревожно обнаружить что-то на своем теле, например, комок, которого там не должно быть. Тем не менее, вас может удивить то, что опухоль за ухом на самом деле встречается довольно часто.
В прошлом вы, возможно, много раз видели за ухом комок размером с горошину, но никогда не замечали этого, потому что вы не можете часто видеть эту область. У комков за ухом есть много разных причин, и они могут быть разных типов.
Шишка за ухом образуется в результате отека желез, называемых ушными лимфатическими узлами. Отек может быть вызван инфекцией кожи или ушей или может быть из-за простуды или ангины.
Обычно эти удары за ухом несерьезны и должны исчезнуть сами по себе. Но если отек длится более 2 недель, это может быть результатом более серьезной инфекции и должен быть проверен врачом.
Причины комков за ухом
Существует множество причин, по которым за ухом может образоваться комок.Наиболее распространенные причины также являются наиболее доброкачественными, но существуют и более серьезные:
Угри:
Прыщи в ухе могут появиться там, где волосяной фолликул или пора забиты. Кожа за ушами не исключение. Хотя прыщи там менее вероятны из-за относительной изоляции района, это может произойти.
Лимфаденопатия:
Это причудливый способ сказать опухший лимфатический узел. Они представляют собой яйцевидные, смутные почковидные органы, которые распределены по всему телу.Лимфатические узлы также выделяют лимфатическую жидкость в ответ на инфекцию. На шее есть лимфатический узел, который иногда может появиться в виде шишки за ухом, если он начинает опухать. Сам по себе раздутый лимфатический узел не является поводом для беспокойства. Это происходит как часть реакции организма на многие различные состояния и иногда может сохраняться некоторое время, даже после того, как сама инфекция проходит.
Инфекция:
Любая инфекция, которая вызывает отек горла, может привести к появлению шишки за ушами.Например, мононуклеоз обычно возникает при отечности горла и вышеупомянутой лимфаденопатии. Очевидно, тяжесть вашей инфекции будет влиять на то, насколько серьезной является проблема с ушной раковиной.
Липома:
Липома — это жировой комок, который образуется между слоями вашей кожи. Они могут появиться в любом месте на теле и почти всегда безвредны. В зависимости от их размера и слоев, между которыми они образуются, липома не всегда заметна. Это обычно проясняется само по себе.
Кисты:
Основной формой кисты, которая может появиться за ухом, является эпидермоидная киста. Ваша кожа (эпидермис) покрыта тонким слоем клеток, которые ваше тело регулярно проливает. Иногда эти клетки проникают глубже в кожу и начинают размножаться, когда они должны выпасть (то есть из-за поврежденного фолликула или сальной железы). Эти клетки образуют стенки кисты и начинают выделять кератин.
Сальные цисты:
Эпидермоидные кисты иногда называют сальными кистами, хотя этот термин вводит в заблуждение.Истинная сальная киста происходит из сальных желез, вырабатывающих нефть, и заполнена кожным салом, а не кератином. Сказав это, настоящие сальные кисты — хотя и редкие — также могут образовываться позади или на ухе.
Абсцесс:
Абсцессы и кисты похожи в том смысле, что они представляют собой «капсулы», заполненные жидкостью. Основное отличие состоит в том, что абсцесс заполнен гноем. Абсцесс может развиться вокруг инородных тел, инфекций или образоваться из существующих кист.
Мастоидит:
Кость сосцевидного отростка проходит прямо за ухом.Ушные инфекции могут иногда распространяться на сосцевидную кость и приводить к опуханию или образованию комков позади уха.
Опухоль:
Рост из ткани слюнной железы, сосцевидного отростка или кожи за ухом может быть опухолью. Это происходит, когда клетки неконтролируемо размножаются вместо того, чтобы самоуничтожиться в конце своего жизненного цикла. В то время как только злокачественная опухоль является раком, доброкачественная может быть проблематичной. В зависимости от размера и расположения доброкачественная опухоль может повлиять на качество слуха или вызвать головокружение.
Определение комков позади уха
Среди различных типов ушных раковин есть возможности, которые требуют медицинской помощи, и те, которые можно оставить в покое. Определение того, что лучше всего делать медицинскому работнику. Сказав это, есть определенные признаки, которые вы можете иметь в виду при проверке любых комков, которые могут у вас быть.
Почувствуй комок
Ваша рука — это основной инструмент для обнаружения комков за ухом. Коснись комка.Липома, как правило, безболезненна, а прыщи или кисты более болезненны. Кроме того, прыщи, кисты и абсцессы, как правило, состоят из локализованных бугорков, в то время как что-то вроде лимфаденопатии или инфекции будет больше похоже на генеральный отек. Кисты и прыщи часто являются более раздражающими, чем болезненными, в то время как абсцессы, вероятно, будут воспалены и будут чувствовать тепло и болезненные на ощупь. Для прыщей, в частности, прыщи, как правило, образуют «голову», которую иногда можно почувствовать.
Посмотрите на комок
Хороший взгляд в зеркало может быть сложно для кома за ухом, но это возможно.Если это похоже на маленький мясистый комок, это, вероятно, липома. Если область выглядит локализованной и воспаленной, это, скорее всего, прыщи, киста или абсцесс. Проверьте, не вытекает ли жидкость из массы. Кератин из эпидермоидной кисты густой, желтый и неприятно пахнет, в то время как сальная киста выделяет масло, а гной из абсцесса имеет зеленый или белый цвет.
Остерегайтесь других симптомов
Многие причины комков за ухом также вызывают другие симптомы.Безболезненный комок без других симптомов, вероятно, означает липому, в то время как отек, сопровождающийся лихорадкой или болью в горле, является более показательным признаком инфекции. Обратите внимание на признаки, которые дает вам ваше тело, и обязательно поговорите с врачом, если они сохранятся или ухудшатся.
Лечение кома за ухом
Липомы не поддаются лечению и просто исчезнут сами по себе, но все другие причины ушных раковин имеют различные доступные лекарства. Некоторые даже можно сделать дома.
Лечение мастоидита
Причиной кома является основная инфекция уха. Создайте напряженную смесь оливкового масла и чесночного масла и поместите одну-две капли в зараженное ухо.
Лечение лимфаденопатии
опухший узел у вас на шее. Полоскание куркумы или соленая вода могут помочь облегчить симптомы.
Лечение кисты и абсцесса
Не «выдавливать» кисту или абсцесс. Вместо этого теплый компресс может помочь слить жидкость и предложить некоторое облегчение от любого дискомфорта или боли.Иногда кисту можно лечить с помощью масла чайного дерева. Замочите ватный тампон в масле чайного дерева и подержите его в кисте около пяти минут, затем промойте безмасляным мылом. Это поможет высушить жидкость внутри кисты и уменьшить опухоль.
Домашние средства от кома за ухом
Домашние средствалучше всего использовать только в течение коротких периодов. Если ваши симптомы сохраняются, особенно без какого-либо облегчения, лучше всего обратиться к врачу.
Когда обратиться к врачу
Комок за ухом не является непосредственной причиной для тревоги, и вам не нужно спешить в отделение неотложной помощи.Тем не менее, лучше всего обратиться к медицинскому работнику, если произойдет одно из следующих событий:
- Комок вызывает боль или дискомфорт.
- Вы испытываете трудности или боль при попытке пошевелить шеей или головой.
- Вам трудно глотать.
- Кажется, что область тендера расширяется или растет.
- Киста становится воспаленной, начинает протекать гной или разрывается сама по себе.
- Комок не проходит через несколько дней или недель, даже если он безболезненный.
- Любые сопутствующие симптомы, кажется, не уменьшаются с течением времени или ухудшаются.
Читайте также:
Источники для этой статьи:
«Эпидермоидные кисты (сальные кисты)», веб-сайт клиники Майо; http://www.mayoclinic.org/diseases-conditions/sebaceous-cysts/basics/causes/con-20031599, последний доступ — 6 августа 2015 г.
Череп позади уха: болезненные и безболезненные отеки, причины, симптомы и лечение http : // WWW.belmarrahealth.com/lump-behind-ear-painful-and-painless-swelling-causes-symptoms-and-treatment/
Распухшие лимфатические узлы за ухом могут быть результатом многих причин, некоторые из которых более серьезны, чем другие. По всему телу лимфатические узлы представляют собой бобовидные железы, которые хранят питательные вещества и жидкость и помогают в удалении отходов. Лимфатические узлы также вырабатывают антитела для борьбы с бактериями, вирусами и другими вредными элементами в крови. После борьбы с инфекцией лимфатические узлы поглощают эти элементы, чтобы отфильтровать их от тела.Этот процесс временно вызывает опухание лимфатического узла без боли, или вы даже не заметили.
Причины опухших лимфатических узлов за ухом
Существуют многочисленные причины вздутия лимфатического узла, приводящего к образованию комка за ухом . Некоторые из них незначительны и требуют минимального лечения, в то время как другие могут быть более серьезными. Важно довести ваш опухший лимфатический узел за ухом до сведения вашего доктора. Вот некоторые распространенные причины опухших лимфатических узлов за ухом.
Инфекции : Инфекции, такие как грибковая инфекция, бактерии во рту и мононуклеоз, могут способствовать опуханию лимфатических узлов за ухом. Поскольку помощь в борьбе с инфекциями является функцией лимфатических узлов, они легко подвергаются воздействию любых патогенов в организме. Лимфатические узлы увеличиваются, поскольку они производят все больше и больше антител.
Набухшие лимфатические узлы за ухом указывают на инфекцию горла, уха или глаза, с которой ваше тело пытается бороться.
Травма : Любое повреждение области головы или шеи может привести к набуханию лимфатических узлов за ухом, когда тело пытается восстановить себя. Даже если вы порежете, перепроизводство антител приведет к набуханию лимфатических узлов.
Аутоиммунные заболевания : Аутоиммунные заболевания, , такие как волчанка и болезнь Хасимото, наряду с несколькими другими, могут вызывать опухание лимфатических узлов, поскольку иммунная система организма повреждена от этой болезни.
Рак : Лимфома или рак крови могут вызвать опухание лимфатических узлов.Если происходит отек за ухом, это может быть признаком роста опухоли.
Немецкая корь : Немецкая корь вызвана вирусом краснухи и проявляется в виде красной или розовой сыпи на коже. Сыпь начнется на лице и будет проходить вниз. Наряду с сыпью также могут возникать опухшие лимфатические узлы за ухом.
Абсцесс зуба : Абсцесс зуба относится к карману, образующемуся вокруг зараженной области зуба.
Грипп и простуда : Грипп или простуда может вызвать отек нескольких лимфатических узлов, но в основном позади ушей или на шее.
Аллергия : Наряду с другими распространенными симптомами аллергии, такими как насморк и зуд в глазах, у некоторых людей также может наблюдаться отек лимфатических узлов за ухом.
Боли в горле : Боли в горле могут привести к опухшим лимфатическим узлам за ухом наряду с другими симптомами, такими как боль в горле и болезненное глотание.
Другие причины : Другие причины опухших лимфатических узлов включают некоторые ЗППП, черепицы , туберкулез, волчанки , ревматоидного артрита , некоторые лекарства, гингивит и язвы во рту.
Каковы симптомы опухших лимфатических узлов за ухом?
Симптомы опухшего лимфатического узла могут варьироваться от человека к человеку и часто связаны с основной причиной опухшего лимфатического узла. Некоторые из этих симптомов могут включать лихорадку, ночных потов , потерю веса, отек нескольких лимфатических узлов в изолированной области, боль в горле или насморк, а также признаки местной инфекции, такой как зубная боль.
Другие симптомы опухших лимфатических узлов за ухом включают чувствительность и боль при надавливании, трудности с глотанием из-за опухших желез и тепло и покраснение в месте, где расположены опухшие лимфатические узлы.
Натуральные домашние средства для опухших лимфатических узлов за ухом
 Существуют домашние средства, которые можно использовать для уменьшения симптомов, связанных с опухшими лимфатическими узлами, и для ускорения выздоровления. Вот некоторые из тех домашних средств, которые вы можете попробовать:
Существуют домашние средства, которые можно использовать для уменьшения симптомов, связанных с опухшими лимфатическими узлами, и для ускорения выздоровления. Вот некоторые из тех домашних средств, которые вы можете попробовать:
- Применить теплые компрессы
- Массаж лимфатических узлов
- полоскать горло соленой водой
- потребляют чеснок
- Напиток разбавленный яблочный уксус
- Потребляют мёд
- Нанесите касторовое масло на опухший лимфатический узел.
- Сделайте пасту с куркумой и медом и нанесите на опухшую область
- Попробуйте безрецептурные обезболивающие препараты
Когда обратиться к врачу по поводу опухших лимфатических узлов за ухом?
Многие причины опухших лимфатических узлов за ухом не являются серьезными по своей природе, поскольку они являются просто результатом того, что лимфатические узлы выполняют свою работу и борются с инфекцией.Но некоторые причины могут быть довольно серьезными, и поэтому важно знать, когда вам следует рассмотреть свой опухший лимфатический узел более внимательно. Вам следует обратиться к врачу по поводу опухшего лимфатического узла, если:
- Набухший лимфатический узел не уменьшается в размерах через несколько недель и становится больше.
- Область, если больно и нежно.
- Область становится твердой, фиксированной и нерегулярной.
- Вы развиваете жар или ночные поты.
- Лимфатический узел больше одного сантиметра в диаметре.
- Вы испытываете непреднамеренную потерю веса.
- Кожа становится красной и воспаленной.
- Отек начинает возникать вблизи ключицы или шеи.
- У вас ранее был рак, и опухший лимфатический узел находится в той области, где ранее был рак.
Если вы испытываете какие-либо из этих признаков или симптомов, немедленно обратитесь к врачу, так как это признаки более серьезного осложнения.
Похожие материалы:
Холестеатома, нераковая опухоль за ухом, симптомы, причины и варианты лечения
Холестеатома представляет собой нераковый опухоль за ухом и может быть результатом инфекции среднего уха .Хотя холестеатома не является раковой, она представляет собой постоянно растущий комок, и если она продолжает увеличиваться в размерах, это может привести к другим осложнениям для здоровья. Этот комок не проходит сам по себе, поэтому для лечения требуется медицинское вмешательство. Продолжить чтение …
Комок за ухом, болезненные и безболезненные отеки, причины, симптомы и лечение
Если у вас когда-либо был ком за ухом, наряду с болью или припухлостью, вы знаете, как это неудобно. Многие думают, что беспокоиться не о чем, но важно понять причину опухшего кома за ухом, потому что, хотя некоторые случаи могут быть незначительными, другие более серьезными.Продолжить чтение …
Источники:
http://www.medicinenet.com/swollen_lymph_nodes/page7.htm
http://www.top10homeremedies.com/home-remedies/home-remedies-for-swollen-lymph-nodes.html / 3
Диффузный зоб токсический: Диффузный токсический зоб: лечение, симптомы, причины
Лечение диффузного токсического зоба щитовидной железы
Возможно ли сохранить и вылечить щитовидную железу при диффузно-токсическом зобе?
Такое распространённое заболевание щитовидной железы, которое внешне проявляется её увеличенным объёмом, называется диффузно-токсический зоб или болезнь Грейвса – Базедова. Но, кроме дискомфорта в области шеи, такой болезни сопутствует множество других проявлений. Прежде всего, это стойкое патологическое повышение продукции тиреоидных гормонов – тиреотоксикоз, которое сильно нарушает работу центральной нервной и сердечно-сосудистой систем.
Заболевание возникает из-за неадекватного иммунного ответа организма, в результате чего начинается разрушение щитовидной железы, другими словами, причиной данной болезни является сбой в иммунной системе. Спровоцирован такой сбой может быть, как внутренними, так и внешними факторами. Внутренним фактором является генетическая предрасположенность. Внешними же факторами являются:
- стресс
- вирусные инфекции
- применение противовирусных препаратов
- избыток в организме йода
Обычное лечение зоба и его последствия
Женщины более подвержены данному заболеванию, на одного больного мужчину приходится семь женщин с таким диагнозом. Но, независимо от того, являетесь ли Вы мужчиной или женщиной, после постановки диагноза лечащий Вас эндокринолог назначит медикаментозную терапию препаратами тиреостатиками, направленную на разрушение избыточно вырабатывающихся гормонов щитовидной железы. В лечении данного заболевания так же может быть применен принцип «блокируй и замещай». Поэтому параллельно Вам назначают искусственные тиреоидные гормоны, которые должны заменить в нужном количестве разрушенные.
Но, независимо от того, являетесь ли Вы мужчиной или женщиной, после постановки диагноза лечащий Вас эндокринолог назначит медикаментозную терапию препаратами тиреостатиками, направленную на разрушение избыточно вырабатывающихся гормонов щитовидной железы. В лечении данного заболевания так же может быть применен принцип «блокируй и замещай». Поэтому параллельно Вам назначают искусственные тиреоидные гормоны, которые должны заменить в нужном количестве разрушенные.
Лечение диффузно-токсического зоба тиреостатиками сопровождается большим количеством побочных эффектов:
- На фоне приема препаратов увеличивается размер щитовидной железы, так называемый зобогенный эффект
- В крови наблюдается снижение количества тромбоцитов и лейкоцитов
- Лечение сопровождается нарушением функции печени
- Возникают аллергические реакции, головная боль, диарея, нарушение менструального цикла
- Выпадение волос, боли в суставах
Вряд ли Вас об этом предупредили
Вряд ли Ваш лечащий эндокринолог Вас об этом предупредил, но при медикаментозном лечении не устраняется причина возникновения диффузно-токсического зоба — нарушение работы иммунной системы. Поэтому частота рецидивов диффузно-токсического зоба при лечении тиреостатическими препаратами достигает 78%.
Поэтому частота рецидивов диффузно-токсического зоба при лечении тиреостатическими препаратами достигает 78%.
Однако медикаментозный — не единственный вариант, и Ваш врач может назначить Вам лечение путём удаления щитовидной железы оперативным путем или разрушения её радиоактивным йодом. Такие варианты лечения раз и навсегда избавляют от симптома диффузно-токсического зоба –тиреотоксикоза. Выработка всех гормонов щитовидной железой прекращается необратимо.
Тут Вы должны понимать, что с прекращением выработки гормонов перестают вырабатываться и жизненно необходимые организму гормоны, соответственно назначается пожизненная заместительная гормональная терапия гормонозамещающими препаратами с постепенным повышением дозировки. Так что не стоит ожидать, что избавившись от щитовидной железы, Вы избавитесь от постоянных походов в аптеку за дорогостоящими лекарствами. Напротив, заменять гормоны, которые она вырабатывала ранее, придется пожизненно. Но длительный прием искусственных гормонов приводит к нежелательным побочным эффектам со стороны:
- нервной системы
- сердечно-сосудистой системы
- органов пищеварительного тракта
- репродуктивной системы
- нарушается работа печени
Кроме того, даже после удаления щитовидной железы, «разбушевавшаяся» иммунная система найдет себе другую, новую мишень, потому что причина не устранена.
Есть безопасное решение – лечение диффузно-таксического зоба без ЗГТ и операций
Тем не менее, ситуация для Вас не является безысходной. В России восстановление щитовидной железы и излечение от диффузно-токсического зоба и тиреотоксикоза без тиреостатиков и операций — это уже давно не сказка, а объективная реальность. Вот уже добрых 20 лет в Клинике Гавриловой в городе Самара проводят полное восстановление функции, структуры и объема щитовидной железы без гормонов и операций. Производят лечение всех заболеваний щитовидной железы и комплексное оздоровление организма на основе мощнейшего авторского метода компьютерной рефлексотерапии (КРТ), вобравшего в себя 1000-летние традиции медицины (китайской и ведической), а также достижения современных наук и IT- разработок.
Знания, накопленные за 20 лет врачебной практики по восстановлению работы щитовидной железы, позволяют врачам Клиники Гавриловой устранять причину заболевания и добиваться максимальных результатов. В отличие от обычной, классической рефлексотерапии, компьютерный её аналог (КРТ) является наиболее усовершенствованным, современным, безболезненным и безопасным. Более 85% пациентов имеют положительную динамику, даже в самых тяжелых случаях.
Более 85% пациентов имеют положительную динамику, даже в самых тяжелых случаях.
Метод имеет доказанную клиническую эффективность, подтвержден научными диссертациями и наградами. Орденом за медицинские заслуги была награждена основатель Клиники – кандидат медицинских наук Гаврилова Наталья Алексеевна, а Клиника заслужила мировую известность своими стабильно высокими результатами, не достигнутыми ранее нигде в мире.
Вследствие комплексного лечения всего организма, одновременно с восстановлением щитовидной железы, Вы сможете избавиться от большого сопутствующего списка болезней, в том числе и в хронической стадии.
Приведем Вам один показательный пример
Ознакомится с результатами и отзывами наших пациентов Вы сможете на сайте. Мы приведем Вам ниже лишь один показательный пример:
Больная, 36 лет обратилась в январе 2012г. с диагнозом диффузно-токсический зоб, гипертиреоз. Клиника соответствует диагнозу. При обследовании выявлено: снижение ТТГ до 0,007 мкМЕ/мл при нижней границе нормы -0,34 мкМЕ/мл, повышение Т4 свободного,Т3 свободного более, чем в 2 раза (до 3,1 нг/мл при верхней границе нормы 1,48 нг/мл, повышение Т3 свободного до 7,8 нг/мл при верхней границе нормы – 3,71 пг/мл), повышение титра АТ к ТГ до 958 МЕ/мл при норме – до 4,11 МЕ/мл, повышение титра АТ к рецепторам ТТГ до 39, при верхней границе до 1,5.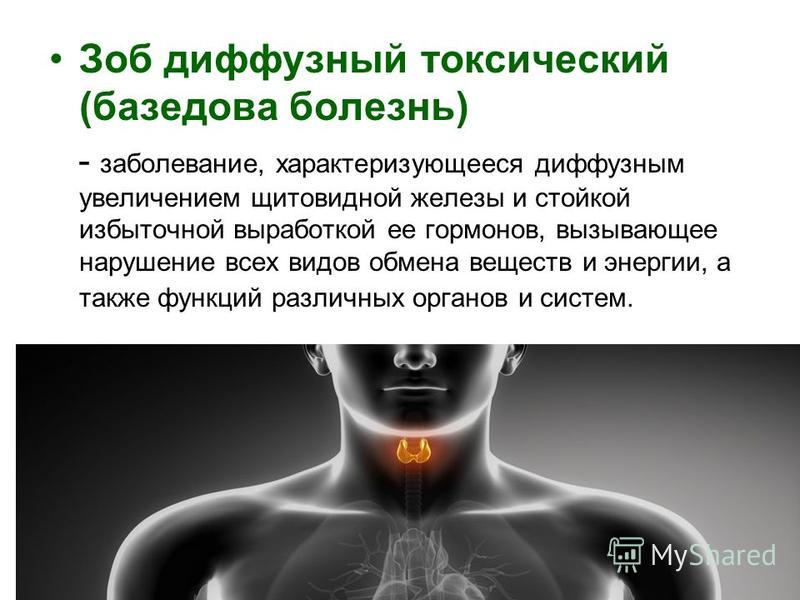 При УЗИ щитовидной железы: объем щитовидной железы увеличен до 46,5 см3.(норма до 18 см3). При ЦДК гиперваскуляризация щитовидной железы «тироид инферно» — пожар, на фоне гипретиреоза происходит реканализация ранее спавшихся сосудов паренхимы щитовидной железы. Пиковая систолическая скорость 65 см\с при норме 18-22 см\с. Пациентке проведено 3 курса лечения по 15 сеансов с перерывом между 1 и 2 курсом 1 мес, после 2-го курса — 3 мес. Медикаментозная терапия при этом не назначалась, у пациентки выраженная аллергическая реакция на тиреостатические препараты. После первого курса лечения у пациентки улучшилось субъективное состояние, по данным ГС отмечается положительная динамика: Т4 свободный, Т3 свободный выше нормы в 1,5 раза. При УЗИ щитовидной железы объем остается увеличенным, но снизилась скорость кровотока с 65 см\с до 45 см\с. После второго курса лечения самочувствие хорошее. Функция щитовидной железы улучшилась: ТТГ- 0,15 мкМЕ/мл при нижней границе нормы — 0,34 мкМЕ/мл, Т4 свободный — 1,52 нг/мл при верхней границе нормы 1,48 нг/мл, Т3 норма свободный – норма.
При УЗИ щитовидной железы: объем щитовидной железы увеличен до 46,5 см3.(норма до 18 см3). При ЦДК гиперваскуляризация щитовидной железы «тироид инферно» — пожар, на фоне гипретиреоза происходит реканализация ранее спавшихся сосудов паренхимы щитовидной железы. Пиковая систолическая скорость 65 см\с при норме 18-22 см\с. Пациентке проведено 3 курса лечения по 15 сеансов с перерывом между 1 и 2 курсом 1 мес, после 2-го курса — 3 мес. Медикаментозная терапия при этом не назначалась, у пациентки выраженная аллергическая реакция на тиреостатические препараты. После первого курса лечения у пациентки улучшилось субъективное состояние, по данным ГС отмечается положительная динамика: Т4 свободный, Т3 свободный выше нормы в 1,5 раза. При УЗИ щитовидной железы объем остается увеличенным, но снизилась скорость кровотока с 65 см\с до 45 см\с. После второго курса лечения самочувствие хорошее. Функция щитовидной железы улучшилась: ТТГ- 0,15 мкМЕ/мл при нижней границе нормы — 0,34 мкМЕ/мл, Т4 свободный — 1,52 нг/мл при верхней границе нормы 1,48 нг/мл, Т3 норма свободный – норма. На УЗИ: объем щитовидной железы уменьшился до 35 см3. При ЦДК пиковая систолическая скорость 34 см\с. После 3-го курса жалоб нет. Тиреоидный профиль в норме. На УЗИ: объем щитовидной железы уменьшился до 22 см3. При ЦДК пиковая систолическая скорость 21 см\с. Уровень титра АТ к ТГ — норма, Уровень титра АТ к рецепторам ТТГ снизился с 39 до до 14, при верхней границе до 1,5.Пациентка наблюдалась в Клинике в течение 1,5 лет. Рецидивов заболевания не было. При контрольных обследованиях ГС сохраняется в норме, уровень титра АТ к рецепторам ТТГ снизился до 2,1 при верхней границе до 1,5. На УЗИ: объем щитовидной железы нормализовался: 18,9 см3; пиковая систолическая скорость 19 см\с.
На УЗИ: объем щитовидной железы уменьшился до 35 см3. При ЦДК пиковая систолическая скорость 34 см\с. После 3-го курса жалоб нет. Тиреоидный профиль в норме. На УЗИ: объем щитовидной железы уменьшился до 22 см3. При ЦДК пиковая систолическая скорость 21 см\с. Уровень титра АТ к ТГ — норма, Уровень титра АТ к рецепторам ТТГ снизился с 39 до до 14, при верхней границе до 1,5.Пациентка наблюдалась в Клинике в течение 1,5 лет. Рецидивов заболевания не было. При контрольных обследованиях ГС сохраняется в норме, уровень титра АТ к рецепторам ТТГ снизился до 2,1 при верхней границе до 1,5. На УЗИ: объем щитовидной железы нормализовался: 18,9 см3; пиковая систолическая скорость 19 см\с.
Оставьте Ваш контакт и консультирующий врач свяжется с Вами
Важно не упустить время, когда ещё возможно восстановить щитовидную железу и вылечить её без гормональных препаратов и операций. Чтобы избежать необратимых изменений в организме — не откладывайте лечение, отправьте в регистратуру
Консультирующий врач свяжется с Вами.
Консультирующие специалисты по эндокринным заболеваниям
Наталья Алексеевна Гаврилова
Заместитель Главного врача по медицинской части, врач эндокринолог, доцент, кандидат медицинских наук.
Самсонова Алсу Марсовна
Заведующая отделением, врач эндокринолог, рефлексотерапевт, кандидат медицинских наук.
Сохранить
Информация на сайте не предназначена для самодиагностики и самолечения. Если нездоровится, не запускайте болезнь, обратитесь за квалифицированной медицинской помощью.
- Чтобы приехать на лечение в Клинику Гавриловой из другого города, не теряйте время, думая как всё это организовать, звоните 8-800-55-00-128 из России бесплатно, для звонка из других стран набирайте +7 846 374-07-08. Помощник консультирующего врача оперативно ответит на ваши вопросы и поможет организовать поездку максимально комфортно.
- Чтобы записаться на прием к врачу обратитесь в регистратуру по телефону +7 (846) 374-07-08 , или через .
Видео о лечении в клинике
Примеры лечения различных заболеваний
Оценка качества жизни пациентов с диффузным токсическим зобом после проведенной тиреоидэктомии | Стяжкина
1. Vital D., Morand G.B., Meerwein C., Laske R.D., Steinert H.C., Schmid C., et al. Early timing of thyroidectomy for hyperthyroidism in Graves’ disease improves biochemical recovery. World J Surg. 2017;41(10):2545–50. DOI: 10.1007/s00268-017-4052-1
Vital D., Morand G.B., Meerwein C., Laske R.D., Steinert H.C., Schmid C., et al. Early timing of thyroidectomy for hyperthyroidism in Graves’ disease improves biochemical recovery. World J Surg. 2017;41(10):2545–50. DOI: 10.1007/s00268-017-4052-1
2. Пашенцева А.В., Вербовой А.Ф. Диффузный токсический зоб. Клиническая медицина. 2017;95(9):780–8. DOI: 10.18821/00232149-2017-95-9-780-788
3. Ушаков А.В. Классификации доброкачественных состояний щитовидной железы. Клинический диагноз. М.; 2016. 235 с.
4. Пиксин И.Н., Давыдкин В.И., Вилков А.В., Голубев А.Г., Клюев В.И., Кечайкин А.Н. Хирургическая тактика при доброкачественных новообразованиях щитовидной железы. Научный альманах. 2015;(9):969–73. DOI: 10.17117/na.2015.09.969
5. Стяжкина С.Н., Чернышева Т.Е., Леднева А.В., Порываева Е.Л., Баутдинова Г.Р., Шабалина Ю.Н. Послеоперационный гипотиреоз. Научный медицинский вестник. 2015;(2):35–43. DOI: 10.17117/nm.2015.02.035
Стяжкина С.Н., Чернышева Т.Е., Леднева А.В., Порываева Е.Л., Баутдинова Г.Р., Шабалина Ю.Н. Послеоперационный гипотиреоз. Научный медицинский вестник. 2015;(2):35–43. DOI: 10.17117/nm.2015.02.035
6. Вачев А.Н., Фролова Е.В., Сахипов Д.Р., Морковских Н.В. Выбор объема операции у больных диффузным токсическим зобом (с комментарием). Хирургия. Журнал им. Н.И. Пирогова. 2016;(8):13–7. DOI: 10.17116/hirurgia2016813-17
7. Wang W., Xia F., Meng C., Zhang Z., Bai N., Li X. Prediction of permanent hypoparathyroidism by parathyroid hormone and serum calcium 24h after thyroidectomy. Am J Otolaryngol. 2018;39(6):746–50. DOI: 10.1016/j.amjoto.2018.08.005
8. Reinhart H.A., Snyder S.K., Stafford S.V., Wagner V.E., Graham C.W., Bortz M. D., et al. Same day discharge after thyroidectomy is safe and effective. Surgery. 2018;164(4):887–94. DOI: 10.1016/j.surg.2018.06.019
D., et al. Same day discharge after thyroidectomy is safe and effective. Surgery. 2018;164(4):887–94. DOI: 10.1016/j.surg.2018.06.019
9. Smith T.J., Hegedus L. Graves’ Disease. N Engl J Med. 2016;375(16):1552–65. DOI: 10.1056/NEJMra1510030
10. Whalen G., Sullivan M., Maranda L., Quinlan R., Larkin A. Randomized trial of a short course of preoperative potassium iodide in patients undergoing thyroidectomy for Graves’ disease. Am J Surg. 2017;213(4):805–9. DOI: 10.1016/j.amjsurg.2016.07.015
11. Margolick J., Chen W., Wiseman S.M. Systematic review and metaanalysis of unplanned reoperations, emergency department visits and hospital readmission after thyroidectomy. Thyroid. 2018;28(5):624–38. DOI: 10.1089/thy.2017.0543
12. Bojic T., Paunovic I., Diklic A., Zivaljevic V., Zoric G., Kalezic N., et al. Total thyroidectomy as a method of choice in the treatment of Graves’ disease — analysis of 1432 patients. BMC Surgery. 2015;15:39. DOI: 10.1186/s12893-015-0023-3
Bojic T., Paunovic I., Diklic A., Zivaljevic V., Zoric G., Kalezic N., et al. Total thyroidectomy as a method of choice in the treatment of Graves’ disease — analysis of 1432 patients. BMC Surgery. 2015;15:39. DOI: 10.1186/s12893-015-0023-3
13. Barbuscia M., Querci A., Tonante A., Paparo D., Taranto F., Ilacqua A., et al. Total thyroidectomy in Basedow-Graves’ disease treatment: our experience. G Chir. 2015;36(3):117–21. PMID: 26188756
14. Elfenbein D.M., Katz M., Schneider D.F., Chen H., Sippel R.S. Thyroidectomy for Graves’ disease in children: Indications and complications. J Pediatr Surg. 2016;51(10):1680–3. DOI: 10.1016/j.jpedsurg.2016.03.009
15. Долидзе Д.Д., Мумладзе Р.Б., Мельник К.В., Варданян А.В., Лебединский И. Н., Багателия З.А., и др. Современные возможности профилактики послеоперационного гипопаратиреоза. Московский хирургический журнал. 2016;(4):55–9.
Н., Багателия З.А., и др. Современные возможности профилактики послеоперационного гипопаратиреоза. Московский хирургический журнал. 2016;(4):55–9.
16. Kus L.H., Hopman W.M., Witterick I.J., Freeman J.L. Quality-of-life outcomes in Graves disease patients after total thyroidectomy. Ear Nose Throat J. 2017;96(4-5):E8–15. PMID: 28489238
эндокринная офтальмопатия, экзофтальм (проптоз), диффузный токсический зоб, болезнь грейвса, аутоиммунный тиреоидит, лечение диффузного токсического зоба, радиойодтерапия
Уважаемые пациенты, коллеги и все те, кого интересует проблема эндокринной офтальмопатии, специально для вас создан данный медицинский портал. Развитие интернет технологий в медицине значительно упростило коммуникацию между врачом и пациентом. Консультация посредством интернета никогда не заменит очную консультацию специалиста, однако упорядоченная, правильно поданная информация о заболевании, а также предварительное анкетирование пациентов на нашем сайте даст возможность врачу своевременно установить диагноз и не упустить важных аспектов течения эндокринной офтальмопатии в каждом конкретном случае.
- Записаться на консультация к одному из специалистов нашего проекта
- По данным предварительного анкетирования, получить оценку состояния эндокринной офтальмопатии и максимально быстро определиться с подходами к диагностике и лечению
- Получить информацию в соответствующих разделах сайта по анатомии орбиты и периорбитальных тканях в норме и при эндокринной офтальмопатии, подробно узнать о взаимосвязи эндокринной офтальмопатии и заболеваний щитовидной железы, узнать все о течении, диагностике и лечении эндокринной офтальмопатии
- В разделе сайта FAQ можно получить короткие ответы на наиболее частые вопросы, которые нам задают на очной консультации в клинике.
Для того, чтобы лучше разобраться в представленных материалах, ниже приведены терминология, которую мы используем в разделах сайта, посвященным течению, методам диагностики и лечению эндокринной офтальмопатии.
Эндокринная офтальмопатия — аутоиммунное воспалительное заболевание периорбитальных тканей и мягких тканей орбиты, чаще всего связанное с патологией щитовидной железы, с неблагоприятным косметическим исходом, значительно ухудшающее качество жизни и, в ряде случае, представляющее угрозу для зрения.
Экзофтальм (проптоз) – смещение (выстояние) глазных яблок вперед из орбиты
Диффузный токсический зоб – аутоиммунное заболевание щитовидной железы, обусловленное избыточной секрецией гормонов щитовидной железы.
Болезнь Грейвса – синоним диффузного токсического зоба
Аутоиммунный тиреоидит – аутоиммунное воспалительное заболевание щитовидной железы, при котором происходит разрушение клеток щитовидной железы. Важно отличать от болезни Грейвса.
Тиреотоксикоз – избыток гормонов щитовидной железы
Гипотиреоз – недостаток гормонов щитовидной железы
Тиреотропный гормон (ТТГ) – гормон, который вырабатывается гипофизом и регулирует работу щитовидной железы
Трийодтиронин (Т3) и тироксин (Т4) – гормоны, которые вырабатывает щитовидная железа. В большей степени синтезируется Т4, в меньшей- Т3.
В большей степени синтезируется Т4, в меньшей- Т3.
Антитела к рецептору ТТГ – антитела, которые вырабатываются клетками иммунной системы и взаимодействуют с щитовидной железой, что приводит к повышенной работе щитовидной железы. Эти антитела и являются причиной тиреотоксикоза при болезни Грейвса
Консервативное лечение диффузного токсического зоба – медикаментозное лечение таблетированными препаратами без применения радиоактивного йода или операции.
Тиреостатическая терапия (тиреостатики) – препараты, использующиеся для консервативного лечения болезни Грейвса, блокируют избыточную продукцию гормонов щитовидной железы
Радикальное лечение диффузного токсического зоба – проведение либо операции (удаление щитовидной железы), либо терапии радиоактивным йодом по поводу болезни Грейвса.
Субтотальная резекция щитовидной железы – удаление всей щитовидной железы, остается лишь небольшой остаток.
Радиойодтерапия – терапия радиоактивным йодом (I131). После того как I131 попадает в организм, он проникает в щитовидную железу и разрушает ее клетки, при этом окружающие органы и ткани не страдают. Итогом этой терапии является развитие гипотиреоза.
Заместительная терапия гипотиреоза – терапия, проводимая по поводу недостаточности функции щитовидной железы. Применяются препараты тироксина, который по своей структуре ничем не отличаются от тироксина, который в норме вырабатывается щитовидной железой человека. Основными препаратами, представленными на рынке, являются Эутирокс, L-тироксин.
Глюкокортикоиды – группа препаратов, обладающих мощным противовоспалительным и противоотечным действием. Широко применяются в клинической практике при различных воспалительных заболеваниях.
Пульс-терапия глюкокортикоидами – внутривенное введение высоких доз глюкокортикоидов (метилпреднизолона) для имунносупрессивного, противоотечного и противовоспалительного эффекта при эндокринной офтальмопатии.
Лучевая терапия на область орбит – лечение ионизирующей радиацией (рентгеновским, гамма-излучением и т.д.). Активно применяется при активной стадии эндокринной офтальмопатии.
Декомпрессия орбиты – хирургический метод лечения эндокринной офтальмопатии, при котором удаляется одна или несколько костных стенок орбиты и/или ретробульбарной жировой клетчатки, что приводит к снижению давление в орбите и создает дополнительное пространство для глаза, глазодвигательных мышц и зрительного нерва.
Периметрия – специальное исследование, позволяющее определить поля зрения в норме и при патологии. ― Экзофтальмометрия – исследование, которое проводится с помощью специального инструмента (экзофтальмометра Гертеля) и позволяет оценить выраженность экзофтальма.
Эндокринная офтальмопатия – заболевание, лечение которого необходимо начинать как можно раньше, без промедлений. На территории России, как и в большинстве развитых стран мира, пациенты с эндокринной офтальмопатией сталкиваются с похожими проблемами, а именно с отсутствием специализированных учреждений, реализующих междисциплинарный подход, когда офтальмологи, эндокринологи и другие заинтересованные специалисты максимально быстро проведут диагностику и назначат лечение эндокринной офтальмопатии.
Современная наука не дала точных ответов о причинах возникновения эндокринной офтальмопатии, а на фармацевтическом рынке пока еще не появились зарегистрированные инновационные препараты для ее лечения. Существующая терапия глюкокортикоидами с использованием лучевой терапии эффективна далеко не во всех клинических случаях, что часто связано с несвоевременным началом лечения. Хирургические методы лечения эндокринной офтальмопатии, в большинстве случаев, проводятся при отсутствии эффекта от консервативной терапии и выполняются в отдаленных сроках, при нормализации уровня гормонов щитовидной железы.
В заключение, важно упомянуть о декларации, подписанной в 2009 году в Амстердаме представителями 14 профессиональных международных медицинских сообществ сообществ, 48 национальных медицинских сообществ, 11 ассоциаций пациентов, которая определяет основные цели и задачи на ближайшие десть лет для успешной борьбы с эндокринной офтальмопатией.
Для интернет портала Endorbit наиболее важными являются следующие задачи:
- сокращение времени вдвое от момента появления первых признаков эндокриинной офтальмопатии до попадания в специализированный центр
- сокращение времени вдвое от момента попадания в специализированный центр до начала лечения эндокринной офтальмопатии
- пропаганда отказа от курения
Уважаемые пациенты, коллеги и все те, кого интересует проблема эндокринной офтальмопатии, уверен, что на нашем интернет портале вы найдете для себя важную и полезную информацию.

эндокринная офтальмопатия, экзофтальм (проптоз), диффузный токсический зоб, болезнь грейвса, аутоиммунный тиреоидит, лечение диффузного токсического зоба, радиойодтерапия
Данный раздел является ключевым для понимания механизмов развития эндокринной офтальмопатии. Надо отметить, что в разделе сайта, предназначенного для пациента, проблематично объяснить сложные механизмы развития заболевания простым языком, но мы постараемся это сделать.
В 90-95% случаев эндокринная офтальмопатия развивается на фоне патологии щитовидной железы и, чаще всего, на фоне болезни Грейвса. Можно сказать, что эндокринная офтальмопатия является «визитной карточкой» болезни Грейвса.
В 2-5% случаев эндокринная офтальмопатия может развиться на фоне аутоиммунного тиреоидита, а в 5-10 % случаев мы наблюдаем эутиреоидную эндокринную офтальмопатию, при которой изменений в работе щитовидной железы не выявляется.
Важно отметить, что в Интернете и других источниках Вы можете встретить другое название болезни Грейвса — диффузный токсический зоб.
Эндокринная офтальмопатия может развиться до возникновения тиреотоксикоза, сопутствовать ему или возникать несколько лет спустя. Примерно у 40% пациентов эндокринная офтальмопатия развивается одновременно с появлением болезни Грейвса, у остальных — в равной степени до или после тиреотоксикоза В первую очередь, для болезни Грейвса характерна избыточная работа щитовидной железы, т.е. тиреотоксикоз. Такие характерные жалобы пациентов, как сердцебиение, повышенная потливость, снижение массы тела, перепады настроения, тремор рук являются следствием тиреотоксикоза.
Прежде чем ответить на вопрос, почему развивается эндокринная офтальмопатия, давайте разберемся, в причинах развития болезни Грейвса.
Как бы странно это не звучало, причина развития болезни Грейвса лежит вне щитовидной железы, а имеет отношение к иммунной системе. Болезнь Грейвса, как и эндокринную офтальмопатию, относят к аутоиммунным заболеваниям, при которых, по непонятным пока причинам, нарушается работа иммунной системы человека.
При аутоиммунных заболеваниях иммунная система начинает «атаковать» собственный орган, например, как в случае развития сахарного диабета 1 типа, когда иммунная система атакует собственный орган — клетки поджелудочной железы. Почти такой же процесс происходит и со щитовидной железой, однако иммунная система не разрушает ее, а наоборот, заставляет щитовидную железу активно работать, что приводит к тиреотоксикозу. Если посмотреть на процесс чуть глубже, то оказывается, что клетки иммунной системы начинают вырабатывать особые белки – антитела, которые непосредственно связываются с клетками щитовидной железы и заставляют ее вырабатывать большое количество гормонов. Такие антитела называют стимулирующими. Но коварство этих антител, да и самих клеток иммунной системы, заключается не только в том, что они влияют на работу щитовидной железы, но и в том, что они взаимодействуют с клетками тканей орбиты (жировой и мышечной). Это приводит к развитию в этих тканях процессов воспаления, что и проявляется такими характерными для эндокринной офтальмопатии симптомами, как отечность век, выстояние глаз вперед, болезненность за глазом, расширение глазных щелей и т. д.
д.
Из описанного выше можно сделать важный вывод, что изменения со стороны глаз не связаны с повышенным уровнем гормонов щитовидной железы. Получается, что и избыточная работа щитовидной железы и сама офтальмопатия – это следствие сбоя в иммунной системе. Более того, нормализация уровня гормонов щитовидной железы с помощью того или иного способа лечения, в случае тяжелого течения ЭОП, не приведет к полному исчезновению изменений со стороны глаз.
Отсюда и ответ на вопрос, «Кто виноват?»: ни щитовидная железа, ни, уж тем более, ткани орбиты не виноваты. Вся тяжесть «вины» лежит на иммунной системе.
Однако важно понимать, что для успешного лечения болезни Грейвса и эндокринной офтальмопатии необходимо в кратчайшие сроки нормализовать уровень гормонов щитовидной железы.
СОВРЕМЕННЫЕ ПРЕДСТАВЛЕНИЯ О ПАТОГЕНЕЗЕ И ОСОБЕННОСТЯХ КЛИНИЧЕСКОГО ТЕЧЕНИЯ ДИФФУЗНОГО ТОКСИЧЕСКОГО ЗОБА | Дора
1. Балаболкин М.И. Эндокринология. — М.: Медицина, 1999. — 415 с.
Балаболкин М.И. Эндокринология. — М.: Медицина, 1999. — 415 с.
2. Болезни щитовидной железы / под ред. Л.И. Бравермана; пер. с англ. — М., 2000. — 432 с.
3. Бондаренко В. О. Методика хирургического лечения диффузно-токсического зоба // Хирургия. — 2001. — № 6. — С. 4 — 7.
4. Дедов И.И., Мельниченко Г.А., Фадеев В.В. Эндокринология. — М., 2008. — 432 с.
5. Дедов И.И., Мельниченко Г.А., Платонова Н.М. и др. Результаты мониторинга йододефицитных заболеваний в Российской Федерации (2000 — 2005 гг.): рук-во для врачей. — М., 2005. — 124 с.
6. Дора С.В., Красильникова Е.И., Волкова А.Р. и др. Результаты эпидемиологического исследования по оценке йодного обеспечения Санкт-Петербурга // Клин. и эксперимент. тиреодол. — 2011. — Т. 7. — № 3. — С. 37 — 41.
и эксперимент. тиреодол. — 2011. — Т. 7. — № 3. — С. 37 — 41.
7. Кондратьева Л.В. Лечение тиреотоксикоза // Лечащий врач. — 2005. — № 5. — С. 42 — 44.
8. Мельниченко Г.А., Петрова Н.Д. Современные подходы к лечению тиреотоксикоза // Клин. фармакол. и терапия. — 1997. — № 6. — С. 60 — 65.
9. Петунина Н.А. Консервативное лечение диффузного токсического зоба: возможности, проблемы, пути решения // Эффективная фармакотерапия в эндокринол. — 2009. — № 3. — С. 14 — 20.
10. Постановление правительства РФ от 5 окт. 1999г. № 1119 «О мерах по профилактике заболеваний, связанных с дефицитом йода». URL: //bestpravo.ru/fed1999/data03/tex14665.htm.
11. Harrison’s Endocrinology / eds. by J. Larry Jameson, Dennis L. Kasper, Anthony S. Fauci, Eugene Braunwald. — McGraw-Hill Medical; Revised edition edition, 2006. — 400 p.
Harrison’s Endocrinology / eds. by J. Larry Jameson, Dennis L. Kasper, Anthony S. Fauci, Eugene Braunwald. — McGraw-Hill Medical; Revised edition edition, 2006. — 400 p.
12. Hashizume K., Ichikawa K., Sakurai A. et al. Administration of thyroxine in treated Graves’ disease. Effects on the level of antibodies to thyroid-stimulating hormone receptors and on the risk of recurrence of hyperthyroidism // New England Journal of Medicine. — 1991. — Vol. 14. — № 324. — P. 947 — 953.
13. Tamai H., Nakagawa T., Fukino O. et al. Thionamide therapy in Graves’ disease: relation of relapse rate to duration of therapy // Annals of Internal Medicine. — 1980. — Vol. 4. — № 92. — Р. 488 — 490.
14. Triggiani V., Tafaro E., Giagulli V.A. et al. Role of iodine, selenium and other micronutrients in thyroid function and disorders // Endocrine, Metabolic & Immune Disorders, Drug Targets. — 2009. — Vol. 9. — № 3. — P. 277 — 294.
— 2009. — Vol. 9. — № 3. — P. 277 — 294.
15. Riccabona G., Ladurner D., Steiner E. Changes in thyroid surgery during iodine prophylaxis of endemic goiter // World Journal of Surgery. — 1983. — Vol. 2. — № 7. — Р. 195 — 200.
16. Paunkovic N. et al. The significant increase in incidence of Graves’ disease in eastern Serbia during the civil war in the former Yugoslavia (1992 to 1995) // THYROID. — 1988. — Vol. 1. — № 8. — Р. 37 — 41.
17. Zaletel K. Ten-year follow-up of thyroid epidemiology in Slovenia after increase in salt iodization // Croat. Med. J. — 2011. — Vol. 52. — № 5. — P. 615 — 621.
18. Vanderpump M.P. The incidence of thyroid disorders in the community: a twenty-year follow-up of the Whickham Survey // Clin. Endocrinol. — 1995. — Vol. 43. — P. 55 — 68.
Endocrinol. — 1995. — Vol. 43. — P. 55 — 68.
Развернутое лабораторное обследование щитовидной железы
Комплексное обследование, включающее группу лабораторных исследований для определения состояния щитовидной железы.
Синонимы русские
Лабораторное обследование щитовидной железы; комплексная диагностика.
Синонимы английские
Laboratory diagnostic of thyroid diseases; comprehensive examination.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Детям в возрасте до 1 года не принимать пищу в течение 30-40 минут до исследования.
- Не принимать пищу в течение 2-3 часов до исследования, можно пить чистую негазированную воду.
- Исключить (по согласованию с врачом) прием эстрогенов, андрогенов в течение 48 часов до исследования.

- Исключить (по согласованию с врачом) прием гормонов щитовидной железы, препаратов йода — в течение 72 часов до исследования.
- Полностью исключить (по согласованию с врачом) прием лекарственных препаратов в течение 24 часов перед исследованием.
- Исключить физическое и эмоциональное перенапряжение в течение 24 часов до исследования.
- Не курить в течение 3 часов до исследования.
Общая информация об исследовании
Щитовидная железа является самой крупной эндокринной железой в организме человека. В ней синтезируются специфические гормоны, которые регулируют разнообразные метаболические процессы. Комплекс исследований, оценивающих состояние щитовидной железы, её функцию, позволяет диагностировать ряд заболеваний. К ним относятся заболевания, сопровождающиеся гипо- или гиперфункцией железы, доброкачественные и злокачественные опухолевые процессы, аутоиммунные заболевания.
К основным гормонам щитовидной железы относятся тиреоидные гормоны: трийодтиронин (Т3) и тироксин (Т4). Их синтез контролируется по «системе обратной связи» тиреотропным гормоном (ТТГ) гипофиза. При этом увеличиваются размеры и количество фолликулов в щитовидной железе. В клетках железы оба гормона (Т3 и Т4) связаны с белком тиреоглобулином и неактивны. В циркулирующей крови они могут находиться как в связанном, так и в свободном состоянии. Трийодтиронин и тироксин участвуют в процессах синтеза белка, липолиза, биологического окисления, увеличения потребления тканями кислорода, стимулирует глюконеогенез и гликогенолиз (что приводит к повышению концентрации глюкозы в крови), моторную функцию кишечника, усиливает катаболизм и выведение с желчью холестерина, усиливает дифференцировку развития тканей (костной и нервной) и ряд других функций.
Их синтез контролируется по «системе обратной связи» тиреотропным гормоном (ТТГ) гипофиза. При этом увеличиваются размеры и количество фолликулов в щитовидной железе. В клетках железы оба гормона (Т3 и Т4) связаны с белком тиреоглобулином и неактивны. В циркулирующей крови они могут находиться как в связанном, так и в свободном состоянии. Трийодтиронин и тироксин участвуют в процессах синтеза белка, липолиза, биологического окисления, увеличения потребления тканями кислорода, стимулирует глюконеогенез и гликогенолиз (что приводит к повышению концентрации глюкозы в крови), моторную функцию кишечника, усиливает катаболизм и выведение с желчью холестерина, усиливает дифференцировку развития тканей (костной и нервной) и ряд других функций.
Большая часть циркулирующего в крови трийодтиронина связана с тироксинсвязывающим глобулином, тироксинсвязывающим преальбумином и альбумином плазмы. Свободная, биологически активная фракция гормона составляет менее 1 % и взаимодействует с тканями и органами-мишенями. Определение уровня тироксина является основным диагностическим параметром для оценки функционального состояния щитовидной железы. Около 0,02-0,05 % гормона циркулирует в крови в не связанном с белками состоянии и определяет его биологическую активность. Чаще рекомендуется оценивать содержание общего и свободного тироксина совместно с исследованием концентрации ТТГ.
Определение уровня тироксина является основным диагностическим параметром для оценки функционального состояния щитовидной железы. Около 0,02-0,05 % гормона циркулирует в крови в не связанном с белками состоянии и определяет его биологическую активность. Чаще рекомендуется оценивать содержание общего и свободного тироксина совместно с исследованием концентрации ТТГ.
Исследование уровня данных показателей имеет большое диагностическое значение при гипер- и гипотиреозе, при подозрении на заболевания щитовидной железы и контроле применяемой терапии, при опухолях гипофиза, у беременных женщин, при поиске причин бесплодия. К основным заболеваниям щитовидной железы относятся диффузный токсический зоб (Базедова болезнь), болезнь Грейвса, токсическая аденома, токсический многоузловой зоб, различные формы тиреоидитов, аутоиммунный тиреоидит Хашимото, рак щитовидной железы и др.
Дополнительными диагностическими параметрами в диагностике патологий щитовидной железы, в том числе аутоиммунных заболеваний, является определение антител. К наиболее органоспецифическим антигенам, к которым направлены антитела, относятся тиреоглобулин (ТГ), тиреоидная пероксидаза (ТПО) и рецепторы к тиреотропному гормону (рТТГ).
К наиболее органоспецифическим антигенам, к которым направлены антитела, относятся тиреоглобулин (ТГ), тиреоидная пероксидаза (ТПО) и рецепторы к тиреотропному гормону (рТТГ).
Антитела к ТГ нарастают при увеличении поступления в кровоток тиреоглобулина, что может быть связано с разрушением тиреоцитов (клеток щитовидной железы) в результате неспецифических и специфических заболеваний щитовидной железы. Они выявляются у больных с хроническим тиреоидитом Хашимото, гипотиреозом, диффузным токсическим зобом и у небольшого количества больных с другими аутоиммунными патологиями, в том числе пернициозной анемией. Уровень антител также может быть повышен у здоровых людей, пожилых женщин.
Фермент тиреоидная пероксидаза является основным компонентом микросомальной фракции тиреоцитов и играет ключевую роль в образовании гормонов щитовидной железы. Она участвует в образовании активной формы йода, без которой невозможен биохимический синтез гормонов щитовидной железы (T3 и T4). Антитела к ТПО встречаются в 90-100 % случаев при тиреоидите Хашимото, имеют большое диагностическое значение при диффузном токсическом зобе, гипертиреозе новорождённых, врождённом гипотиреозе, послеродовом тиреоидите, эутиреоидном зобе. Уровень антиТПО часто повышается и при других заболеваниях щитовидной железы, например при идиопатическом гипотиреозе, аденоме и раке, кроме того, при всех видах аутоиммунных заболеваний, включая ревматоидный артрит, системную красную волчанку, инсулинзависимый сахарный диабет, аутоиммунную недостаточность надпочечников и пернициозную анемию. Следует отметить, что данные антитела могут обнаруживаться у 5 % здоровых мужчин и женщин.
Уровень антиТПО часто повышается и при других заболеваниях щитовидной железы, например при идиопатическом гипотиреозе, аденоме и раке, кроме того, при всех видах аутоиммунных заболеваний, включая ревматоидный артрит, системную красную волчанку, инсулинзависимый сахарный диабет, аутоиммунную недостаточность надпочечников и пернициозную анемию. Следует отметить, что данные антитела могут обнаруживаться у 5 % здоровых мужчин и женщин.
Антитела к рецепторам ТТГ (анти-pTTГ) – это гетерогенная группа аутоантител, взаимодействующих с рецепторами ТТГ щитовидной железы. Их разделяют на стимулирующие и блокирующие антитела. Стимулирующие анти-pTTГ многократно усиливают функцию щитовидной железы, что приводит к диффузному зобу и гипертиреозу. Блокирующие анти-pTTГ препятствуют действию ТТГ и приводят к атрофии щитовидной железы и гипотиреозу. Их определение используется в диагностике диффузного токсического зоба. В начальной стадии заболевания они обнаруживаются 85-100 % больных с данной патологией. Рекомендуется также определять антитела к рТТГ при подозрении на эутиреоидный зоб, острый и подострый тиреоидит, в том числе аутоиммунный, гипертиреоз новорождённых, врождённый гипотиреоз. Их уровень может повышаться при вирусной инфекции, а снижаться при приеме тиреотоксических лекарственных препаратов.
Рекомендуется также определять антитела к рТТГ при подозрении на эутиреоидный зоб, острый и подострый тиреоидит, в том числе аутоиммунный, гипертиреоз новорождённых, врождённый гипотиреоз. Их уровень может повышаться при вирусной инфекции, а снижаться при приеме тиреотоксических лекарственных препаратов.
Для чего используется исследование?
- Для диагностики заболеваний щитовидной железы, сопровождающихся симптомами гипо- и гипертиреоза, а также при бессимптомном течении;
- для диагностики диффузного токсического зоба (Базедова болезнь), болезни Грейвса, токсической аденомы, токсического многоузлового зоба, различных форм тиреоидитов, аутоиммунного тиреоидита Хашимото, гипертиреоза новорождённых, врождённого гипотиреоза, послеродового тиреоидита, эутиреоидного зоба, доброкачественных и злокачественных опухолей щитовидной железы и др.;
- для оценки функционального состояния щитовидной железы;
- для диагностики заболеваний гипофиза;
- для назначения патогенетической терапии и для оценки контроля проводимого лечения.

Когда назначается исследование?
- При клинических проявлениях заболеваний щитовидной железы, симптомах гипо- и гипертиреоза;
- при подозрении на заболевания щитовидной железы и гипофиза;
- при подозрении на аутоиммунные заболевания с поражением щитовидной железы;
- в рамках профилактического обследования вместе с другими лабораторными тестами;
- при контроле проводимой терапии против заболеваний щитовидной железы;
- при беременности женщинам, имеющим предрасположенность к заболеваниям щитовидной железы либо уже страдающим ими;
- в первые дни жизни младенцам, родившимся от матерей с заболеваниями щитовидной железы;
- при патологиях беременности, поиске причин бесплодия женщин.
Что означают результаты?
Референсные значения
Что может влиять на результат?
- Возраст;
- пол;
- беременность;
- наличие сопутствующих заболеваний;
- присутствие в сыворотке крови других аутоантител;
- прием лекарственных препаратов, в том числе тиреотоксических.

Важные замечания
Диагностика заболеваний щитовидной железы является комплексной. Полученные результаты требуется соотносить с клинической картиной заболевания, данными других лабораторных и инструментальных исследований.
Кто назначает исследование?
Эндокринолог, терапевт, врач общей практики, кардиолог, ревматолог, педиатр, хирург, акушер-гинеколог, невропатолог.
Литература
- Долгов В.В., Меньшиков В.В. Клиническая лабораторная диагностика: национальное руководство. – Т. I. – М. : ГЭОТАР-Медиа, 2012. – 928 с.
- Fauci, Braunwald, Kasper, Hauser, Longo, Jameson, Loscalzo Harrison’s principles of internal medicine, 17th edition, 2009.
- Molecular Pathology of Endocrine Diseases, Jennifer L., Hunt Springer Science+Business Media, London, 2010 г.
- Moon HW, Chung HJ, Park CM, Hur M, Yun YM Establishment of trimester-specific reference intervals for thyroid hormones in Korean pregnant women / Ann Lab Med.
 2015 Mar;35(2):198-204.
2015 Mar;35(2):198-204. - Netzel BC, Grebe SK, Carranza Leon BG, Castro MR, Clark PM, Hoofnagle AN, Spencer CA, Turcu AF, Algeciras-Schimnich A Thyroglobulin (Tg) Testing Revisited: Tg Assays, TgAb Assays, and Correlation of Results With Clinical Outcomes / J Clin Endocrinol Metab. 2015 Aug;100(8):E1074-83.
Диффузно-токсический зоб. Важно знать.
Диффузно-токсический зоб (ДТЗ) -это воспалительное (аутоиммунного характера) заболевание щитовидной железы, проявляющееся синдромом тиреотоксикоза=гипертиреоза (см. статью «Тесты самодиагностики дисфункции щитовидной железы») — то есть действием на организм избыточного количества гормонов щитовидной железы — Т3 и Т4.ДТЗ достаточно распространён в северо-западном регионе России и заслуживает пристального внимания к себе. А почему, вы поймёте прочитав следующие краткие тезисы.
Итак, если вам выставлен диагноз «Диффузно-токсический зоб».
1. ДТЗ — состояние жизнеугрожающее! Есть такое осложнение ДТЗ — тиретоксический криз (по аналогии с гипертоническим кризом), в своём исходе это состояние имеет острую сердечную недостаточность! И разовьётся тиреотоксический криз в том случае, если не лечить ДТЗ совсем (в течение более 2-4 лет от начала заболевания).
2. ДТЗ «склонен» к рецидивам (то есть возврату болезни повторно). Особенно, при неправильном лечении, раннем прерывании лечения (чем «грешат пациенты», так как лечение достаточно длительное 1-2 года). Но и самостоятельно, при соблюдении всех условий лечения, рецидив ДТЗ, к сожалению, может быть.
3. Более 2-х рецидивов ДТЗ — является показанием к удалению щитовидной железы оперативно или с помощью радиойодтерапии (о ней будет отдельная статья).
4. При лечении ДТЗ надо регулярно сдавать для контроля гормонального фона следующие анализы: ТТГ, Т4 свободный, Т3 свободный, и ходить с результатами анализов к врачу не реже 1 раза в 2 месяца Самостоятельно изменять дозу вы не можете!
По опыту знаю: лечить ДТЗ — это целое искусство, так как, зачастую, заболевание сочетается с другой патологией щитовидной железы, например АИТ (аутоиммунный тиреоидит), что усложняет терапию и т.д.).
5. ДТЗ не противопоказание к беременности и кормлению грудью. При беременности течение ДТЗ всегда стабилизируется!
При беременности течение ДТЗ всегда стабилизируется!
6.Тиреостатики (препараты для лечения ДТЗ)не противопоказаны при беременности и кормлении, только надо правильно подобрать дозу с лечащим врачом.
7. ДТЗ при беременности встречается реже, чем гипотиреоз (и ДТЗ менее опасен для плода, чем Гипотиреоз).
8. Препараты йода при ДТЗ не принимают! А вот Л-тироксин — принимают. Есть такая схема лечения ДТЗ, называется «блокируй-замещай», куда входят как тиреостатики, так и Л-тироксин, его так же используют при сочетании ДТЗ с АИТ.
9. ДТЗ не исключает одновременного развития других заболеваний щитовидной железы — узлового зоба, АИТ, рака щитовидной железы.
10. При течении ДТЗ надо избегать любого перегрева: пребывания в бане, сауне, на солнце, в солярии. Это может спровоцировать рецидив!
11. ДТЗ — острое состояние, а не хроническое.
12. Склонность к ДТЗ наследуется.
13. Не удивляйтесь: ДТЗ провоцируется стрессом!
14. Самое неприятное эстетическое осложнение ДТЗ (радует то, что бывает не у всех пациентов) — тиреотоксическая офтальмопатия! (по-народному «пучеглазие»). Это отёк век, клетчатки за глазами, что создаёт впечатление «вышедших из орбит» глаз. Чтобы избежать этого состояния, прежде всего, надо — бросить курить, регулярно ходить к врачу и корректировать дозы препарата, показаться окулисту — эндокринологу (он проведет осмотр, назначит лечение и отправит на УЗИ орбит для уточнения дальнейшего прогноза).
15. При тяжёлом течении ДТЗ показана госпитализация.
16. У 50% пациентов с ДТЗ наступает полное излечение!
Диффузный токсический зоб (болезнь Грейвса): основы практики, патофизиология, этиология
Автор
Бернард Коренблюм, доктор медицины, FRCPC Профессор медицины, директор отделения эндокринно-метаболического тестирования и лечения, Программа индукции овуляции, Департамент внутренней медицины, Отдел эндокринологии, Медицинский факультет Университета Калгари, Канада
Раскрытие: Ничего не раскрыть.
Соавтор (ы)
Олуинка С. Адедиджи, доктор медицины, MBBS Консультант, Департамент медицины для взрослых и общей медицины, Health Services Incorporated, Монтгомери, Алабама
Олуинка С. Адедиджи, доктор медицины, MBBS является членом следующих медицинских обществ: Американского колледжа врачей, Американская медицинская ассоциация
Раскрытие: Ничего не раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Главный редактор
Джордж Т. Гриффинг, доктор медицины Почетный профессор медицины, Медицинский факультет Университета Сент-Луиса
Джордж Т. Гриффинг, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации содействия развитию науки, Международного общества клинической денситометрии, Южного Общество клинических исследований, Американский колледж руководителей медицинской практики, Американская ассоциация руководителей врачей, Американский колледж врачей, Американская диабетическая ассоциация, Американская федерация медицинских исследований, Американская кардиологическая ассоциация, Центральное общество клинических и трансляционных исследований, Эндокринное общество
Гриффинг, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации содействия развитию науки, Международного общества клинической денситометрии, Южного Общество клинических исследований, Американский колледж руководителей медицинской практики, Американская ассоциация руководителей врачей, Американский колледж врачей, Американская диабетическая ассоциация, Американская федерация медицинских исследований, Американская кардиологическая ассоциация, Центральное общество клинических и трансляционных исследований, Эндокринное общество
Раскрытие информации : Нечего раскрывать.
Дополнительные участники
Стивен Р. Гамберт, доктор медицины Профессор медицины, Медицинский факультет Университета Джона Хопкинса; Директор отделения гериатрической медицины, Медицинский центр Университета Мэриленда и Центр шоковой травмы Р. Адамса Коули
Стивен Р. Гамберт, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская ассоциация врачей-лидеров, Американский колледж врачей, Американская гериатрия Общество, Общество эндокринологов, Геронтологическое общество Америки, Ассоциация профессоров медицины
Раскрытие информации: нечего раскрывать.
Благодарности
Пол Киллиан, доктор медицины Бывший руководитель эндокринной службы, бывший доцент кафедры внутренней медицины Гарлемской больницы, Гарлемский больничный центр
Пол Киллиан, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей — Американского общества внутренней медицины, Американской диабетической ассоциации и эндокринного общества
.Раскрытие: Ничего не нужно раскрывать.
Токсический зоб — обзор
Токсический многоузловой зоб
Токсический многоузловой зоб также известен как синдром Пламмера .Он характеризуется гиперфункцией узелка или аденомы и тиреотоксикозом. Токсический многоузловой зоб не вызывает инфильтративной офтальмопатии и дермопатии, как при болезни Грейвса. Считается, что клинически очевидные автономные узелки развиваются примерно в 10% многоузловых зобов при 10-летнем наблюдении.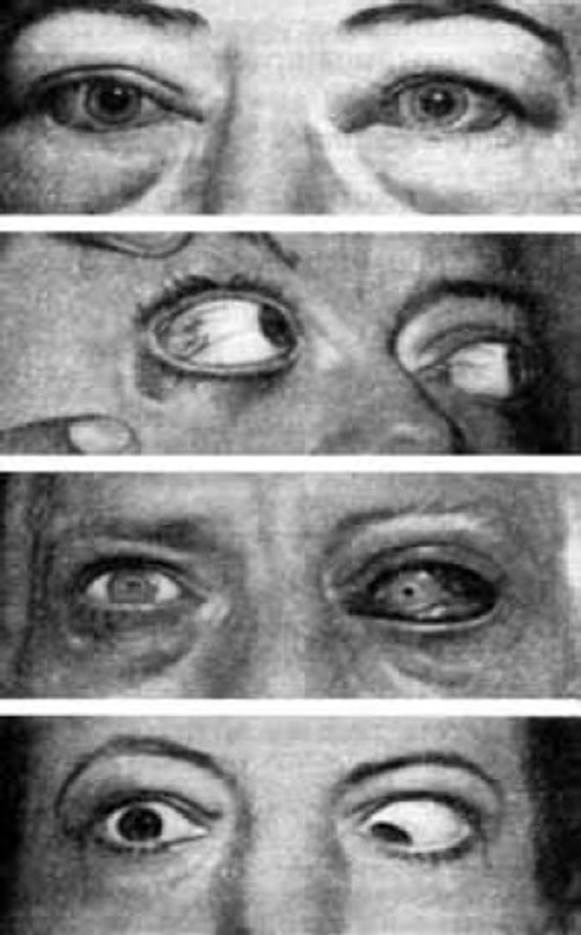 При длительном многоузловом зобе заболеваемость злокачественными новообразованиями низкая. Это менее 5%, но зоб, внезапно меняющий размер или симптомы, такие как охриплость голоса, имеет более высокий риск злокачественного новообразования.Доминирующие узелки могут представлять собой одиночный узел щитовидной железы , который имитирует новообразование щитовидной железы. Сканирование с радиоактивным йодом показывает неравномерное поглощение йода с редкими «горячими» узелками, которые связаны с диффузным поражением паренхимы. Сканирование с радиоактивным йодом также выявляет примеси гиперпластических и инволютивных узелков. Тонкоигольная аспирационная биопсия продуктивна и иногда позволяет отличить фолликулярную гиперплазию от новообразований щитовидной железы.
При длительном многоузловом зобе заболеваемость злокачественными новообразованиями низкая. Это менее 5%, но зоб, внезапно меняющий размер или симптомы, такие как охриплость голоса, имеет более высокий риск злокачественного новообразования.Доминирующие узелки могут представлять собой одиночный узел щитовидной железы , который имитирует новообразование щитовидной железы. Сканирование с радиоактивным йодом показывает неравномерное поглощение йода с редкими «горячими» узелками, которые связаны с диффузным поражением паренхимы. Сканирование с радиоактивным йодом также выявляет примеси гиперпластических и инволютивных узелков. Тонкоигольная аспирационная биопсия продуктивна и иногда позволяет отличить фолликулярную гиперплазию от новообразований щитовидной железы.
Генетические аномалии, дающие функциональную автономию, обычно не присутствуют в автономных областях токсического многоузлового зоба.К ним относятся активирующие мутации рецептора ТТГ (TSHR) или G S -альфа. Пациенты с токсическим многоузловым зобом обычно являются пожилыми людьми и могут иметь тиреотоксикоз легкой степени или субклинический гипертиреоз. Признаки и симптомы включают непереносимость тепла, гиперактивность, мышечную слабость и истощение, утомляемость, раздражительность, остеопороз, повышенный аппетит и сдавление трахеи. Иногда наблюдаются мерцательная аритмия или сердцебиение, нервозность, тахикардия, тремор или потеря веса. Недавнее воздействие йода может вызвать или усугубить тиреотоксикоз.Уровни ТТГ низкие, а уровни несвязанного Т 4 нормальные или слегка повышенные. Уровни T 3 часто выше. Сканирование щитовидной железы показывает неоднородное поглощение, причем во многих областях поглощение повышено и понижено. 24-часовое поглощение радиоактивного йода может не быть выше, но чаще всего находится в пределах нормы. Ультразвук необходимо сделать для оценки любых дискретных узелков, относящихся к участкам пониженного поглощения, известных как «холодные» узелки.
Пациенты с токсическим многоузловым зобом обычно являются пожилыми людьми и могут иметь тиреотоксикоз легкой степени или субклинический гипертиреоз. Признаки и симптомы включают непереносимость тепла, гиперактивность, мышечную слабость и истощение, утомляемость, раздражительность, остеопороз, повышенный аппетит и сдавление трахеи. Иногда наблюдаются мерцательная аритмия или сердцебиение, нервозность, тахикардия, тремор или потеря веса. Недавнее воздействие йода может вызвать или усугубить тиреотоксикоз.Уровни ТТГ низкие, а уровни несвязанного Т 4 нормальные или слегка повышенные. Уровни T 3 часто выше. Сканирование щитовидной железы показывает неоднородное поглощение, причем во многих областях поглощение повышено и понижено. 24-часовое поглощение радиоактивного йода может не быть выше, но чаще всего находится в пределах нормы. Ультразвук необходимо сделать для оценки любых дискретных узелков, относящихся к участкам пониженного поглощения, известных как «холодные» узелки. Если они присутствуют, может быть показана пункционная аспирация.Лечение основано на этих соображениях. Лекарства включают пропилтиоурацил или метимазол и радиоактивный йод. Другой вариант — введение этанола в узелки. Если есть неопределенные или подозрительные результаты цитологического исследования, может потребоваться операция.
Если они присутствуют, может быть показана пункционная аспирация.Лечение основано на этих соображениях. Лекарства включают пропилтиоурацил или метимазол и радиоактивный йод. Другой вариант — введение этанола в узелки. Если есть неопределенные или подозрительные результаты цитологического исследования, может потребоваться операция.
Токсический узловой зоб | UCLA Health
Что такое токсический узловой зоб?
Определение:
Токсический узловой зоб включает увеличенную щитовидную железу, которая содержит небольшую округлую массу или массы, называемые узелками, которые производят слишком много гормона щитовидной железы.
Альтернативные названия: Токсическая аденома; Токсический многоузловой зоб; Болезнь Пламмера
Причины, частота возникновения и факторы риска:
Токсический узловой зоб возникает в результате длительного простого зоба и чаще всего встречается у пожилых людей. Симптомы — это симптомы гипертиреоза, но выпячивание глазных яблок, наблюдаемое при болезни Грейвса, не возникает. Факторы риска включают возраст женщин старше 60 лет. Это расстройство никогда не встречается у детей.
Факторы риска включают возраст женщин старше 60 лет. Это расстройство никогда не встречается у детей.
Симптомы:
- потеря веса
- повышенный аппетит
- нервозность
- беспокойство
- непереносимость тепла
- Повышенное потоотделение
- усталость
- мышечные судороги
- частое опорожнение кишечника
- Нарушение менструального цикла (у женщин)
Знаки и испытания:
- При физикальном осмотре обнаруживаются единичные или множественные узелки в щитовидной железе.Может быть учащенное сердцебиение.
- Сканирование щитовидной железы показывает повышенное поглощение радиоактивного йода в узелках.
- Уровень ТТГ (тиреотропный гормон) снижен.
- Уровни гормонов щитовидной железы (Т3, Т4) в сыворотке повышены.
Лечение:
Радиоактивный йод, хирургическое вмешательство или антитиреоидные препараты (пропилтиоурацил, метимазол) — это методы лечения токсического узлового зоба.
Бета-адреноблокаторы, такие как пропранолол, могут контролировать некоторые симптомы гипертиреоза до тех пор, пока уровень гормонов щитовидной железы в организме не станет под контролем.
Группы поддержки:
Ожидания (прогноз):
Поскольку токсический узловой зоб в первую очередь является заболеванием пожилых людей, на исход этого состояния могут влиять другие хронические проблемы со здоровьем. Пожилой человек может хуже переносить воздействие гипертиреоза на сердце.
Осложнения:
Сердечные (сердечные) осложнения включают учащенное сердцебиение, застойную сердечную недостаточность и фибрилляцию предсердий (учащенный и нерегулярный сердечный ритм).Еще одно осложнение гипертиреоза — потеря костной массы, приводящая к остеопорозу.
Кризис или ураган щитовидной железы — это острое ухудшение симптомов гипертиреоза, которое может возникнуть в результате инфекции или стресса. Может возникнуть лихорадка, снижение умственной активности и боли в животе, поэтому необходима немедленная госпитализация.
Осложнения очень большого зоба могут включать затрудненное дыхание из-за давления на дыхательные пути, расположенные за щитовидной железой.
Звонок своему врачу:
Позвоните своему врачу, если возникнут симптомы этого расстройства.Следуйте рекомендациям врача для последующих посещений.
Профилактика:
Чтобы предотвратить токсический узловой зоб, лечите гипертиреоз и простой зоб в соответствии с рекомендациями врача.
Отделение отоларингологии, хирургии головы и шеи
Что такое гипертиреоз?
Гипертиреоз означает повышенную активность щитовидной железы, в результате которой в кровоток попадает слишком много гормона щитовидной железы. Повышенная секреция гормонов щитовидной железы приводит к повышенной активности обмена веществ в организме.
Каковы симптомы гипертиреоза?
Ниже приведены наиболее частые симптомы и признаки гипертиреоза. Однако каждый человек может испытывать симптомы по-разному. Симптомы могут включать:
Симптомы могут включать:
Нервозность
Раздражительность
Повышенное потоотделение
Истончение кожи
Тонкие, ломкие волосы
Слабые мышцы, особенно в предплечьях и бедрах
Трясущиеся руки
Быстрое сердцебиение
Высокое кровяное давление
Учащение опорожнения кишечника
Потеря веса
Трудности со сном
Выступающие глаза
Чувствительность к яркому свету
Путаница
Нерегулярный менструальный цикл
Усталость
Зоб (увеличение щитовидной железы)
Симптомы гипертиреоза могут напоминать другие состояния или медицинские проблемы.Всегда консультируйтесь с врачом для постановки диагноза.
Типы гипертиреоза
Существует несколько форм гипертиреоза, в том числе:
Болезнь Грейвса (диффузный токсический зоб).
 Болезнь Грейвса — наиболее частая причина гипертиреоза. Исследователи полагают, что болезнь Грейвса вызывается антителами, которые слишком сильно стимулируют щитовидную железу. Эта чрезмерная стимуляция вызывает избыточное производство гормона щитовидной железы. Болезнь Грейвса классифицируется как аутоиммунное заболевание (нарушение функции иммунной системы организма).Заболевание чаще всего встречается у женщин молодого и среднего возраста и, как правило, передается по наследству.
Болезнь Грейвса — наиболее частая причина гипертиреоза. Исследователи полагают, что болезнь Грейвса вызывается антителами, которые слишком сильно стимулируют щитовидную железу. Эта чрезмерная стимуляция вызывает избыточное производство гормона щитовидной железы. Болезнь Грейвса классифицируется как аутоиммунное заболевание (нарушение функции иммунной системы организма).Заболевание чаще всего встречается у женщин молодого и среднего возраста и, как правило, передается по наследству.Симптомы болезни Грейвса идентичны гипертиреозу с добавлением трех других симптомов:
Зоб (увеличение щитовидной железы, которое может вызвать выпуклость на шее)
Выпуклые глаза (экзофтальм)
Утолщенная кожа в области голени
Токсический узловой зоб (также называемый многоузловым зобом). Гипертиреоз, вызванный токсическим узловым зобом — это состояние, при котором один или несколько узлов щитовидной железы становятся сверхактивными.
 Симптомы токсического узлового зоба не включают выпученные глаза или проблемы с кожей, как при болезни Грейвса. Причина токсического узлового зоба неизвестна.
Симптомы токсического узлового зоба не включают выпученные глаза или проблемы с кожей, как при болезни Грейвса. Причина токсического узлового зоба неизвестна.Тиреоидит. Тиреоидит вызывает временный гипертиреоз, за которым обычно следует гипотиреоз, недостаточная активность щитовидной железы, как при тиреоидите Хашимото.
Кроме того, если человек принимает слишком много таблеток гормона щитовидной железы, возникает гипертиреоз.В редких случаях доброкачественная опухоль гипофиза может вызывать чрезмерную выработку тиреотропного гормона (ТТГ), что вызывает гипертиреоз.
Как диагностируется гипертиреоз?
В дополнение к полному анамнезу и медицинскому обследованию диагностические процедуры гипертиреоза могут включать:
Измерение гормонов щитовидной железы и ТТГ в кровотоке
УЗИ щитовидной железы. Тест для оценки щитовидной железы на наличие узелков.
Сканирование щитовидной железы.
 Тест, в котором используется радиоактивное вещество для создания изображения щитовидной железы.
Тест, в котором используется радиоактивное вещество для создания изображения щитовидной железы.
Лечение гипертиреоза
Лечение гипертиреоза индивидуально для каждого пациента. Цель лечения — восстановить нормальное функционирование щитовидной железы, вырабатывая нормальный уровень гормона щитовидной железы. Специфическое лечение гипертиреоза определит ваш врач на основании:
Ваш возраст, общее состояние здоровья и история болезни
Тип гипертиреоза
Степень заболевания
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания по течению болезни
Ваше мнение или предпочтение
Лечение может включать:
Использование антитиреоидных препаратов, которые помогают снизить уровень гормонов щитовидной железы в крови.
Использование радиоактивного йода в форме пилюль или жидкости, который повреждает клетки щитовидной железы, что замедляет выработку гормонов щитовидной железы.

Операция по удалению всей или части щитовидной железы.
Использование бета-блокаторов, которые блокируют действие гормона щитовидной железы на организм, в основном для уменьшения учащенного сердцебиения и сердцебиения.
| 1 | Распространенность аутоантител к микросомам щитовидной железы и тиреоглобулину при зобных поражениях. 61 54 | Тайяб М … Дитта А | 11873391 | 2001 |
| 2 | Индивидуальные различия в токсическом диффузном зобе оцениваются по удельной активности гема и величине Km. | Хосака Й … Хосоя Т | 7951488 | 1993 |
| 3 | [Прогнозирование активности и тяжести эндокринной офтальмопатии с помощью многомерного линейного регрессионного моделирования]. 61 | Лихванцева В.Г. … Выгодин В.А. | 29771881 | 2018 |
| 4 | Положительная корреляция между активностью йодтирониндейодиназы 1 и 2 типа при зобе человека. | Перейра VS … Корреа да Кошта ВМ | 22207295 | 2012 |
| 5 | Уровни свинца, кадмия, марганца, кобальта, цинка и меди в цельной крови городских подростков с нетоксичным диффузным зобом. 61 | Савченко О.В. … Тупелеев П.А. | 21660794 | 2012 |
| 6 | Эндокринная орбитопатия (болезнь Грейвса): транспальпебральная жировая декомпрессия в сочетании с расширением кости на 3 стенки. | Tieghi R … Clauser LC | 20613619 | 2010 |
| 7 | Анализ хирургических осложнений заболеваний щитовидной железы: результаты единого учреждения. 61 | Акын М … Танери Ф | 19408826 | 2009 |
| 8 | Сопутствующий гипертиреоз у пациентов с карциномой щитовидной железы и влияние добавок йода в йододефицитной области. | Omur O … Ozklc H | 18936609 | 2008 |
| 9 | Недавно разработанное трехмерное (3D) и двумерное (2D) УЗИ щитовидной железы сильно коррелировано, но 2D переоценивает объем щитовидной железы при наличии узелков. 61 | Раго Т … Витти П | 16794365 | 2006 |
| 10 | Случайный рак щитовидной железы у большого числа последовательно оперированных пациентов по поводу доброкачественного заболевания щитовидной железы. | Микколи П … Берти П | 16626346 | 2006 |
| 11 | Клинические аспекты гипертиреоза у госпитализированных пациентов в Албании. 61 | Агачи Ф | 16982578 | 2004 |
| 12 | Распространенность повышенных уровней С-реактивного белка в сыворотке при воспалительных и невоспалительных заболеваниях щитовидной железы. | Пирс EN … Браверман Л. Е. | 12964969 | 2003 |
| 13 | Радиойод лечение гипертиреоза.Степень успеха и влияние тиреостатических препаратов. 61 | Гадбан В.К. … Эль-Алоози А.С. | 12754531 | 2003 |
| 14 | Влияние йода или иопановой кислоты на Са2 + / НАДФН-зависимую активность h3O2 в щитовидной железе и тиреопероксидазу при токсическом диффузном зобе. | Кардосо ЛК … Карвалью ДП | 12213665 | 2002 |
| 15 | Распространенность заболеваний щитовидной железы у пациентов с акромегалией: результаты итальянского многоцентрового исследования. 61 | Гаспери М. Группа изучения акромегалии Итальянского общества эндокринологов | 11936466 | 2002 |
| 16 | Зоб и гипотиреоз у двух братьев и сестер из-за нарушения Ca (+2) / NAD (P) H-зависимой H (2) O (2) -генерирующей активности. | Фигейредо, доктор медицины … Карвалью Д.П. | 11600551 | 2001 |
| 17 | Са (2 +) / никотинамидадениндинуклеотидфосфат-зависимая генерация H (2) O (2) ингибируется йодидом в щитовидной железе человека. 54 | Кардосо ЛК … Карвалью ДП | 11549671 | 2001 |
| 18 | Тиреотоксикоз: клинико-лабораторная оценка. | Maussier ML … Satta MA | 10509130 | 1999 |
| 19 | Спектр заболеваний щитовидной железы в сообществе с дефицитом йода: исследование Pescopagano. 61 | Агини-Ломбарди Ф … Пинчера А | 10022416 | 1999 |
| 20 | Сравнение результатов рассчитанной дозиметрии и расчетной дозиметрии 131I при лечении гипертиреоза. | Вс JH … Lo SK | 8851980 | 1995 |
| 21 | [Анти-микросомальные, антитела против тиреоглобулина и стимуляторы щитовидной железы у субъектов с гипертиреозом.Анализ 315 пациентов, находившихся под наблюдением в течение 3 лет в едином медицинском центре. 61 | Морозини П … Манискалько Л | 7855385 | 1994 |
| 22 | Пероксидаза и сопряженная активность пероксидазы щитовидной железы в тканях доброкачественных и злокачественных опухолей щитовидной железы. | Такамацу Дж … Осава Н. | 1422230 | 1992 |
| 23 | Активация свертывания крови и фибринолиза при болезни Грейвса. 61 | Маронджу Ф … Мартино Э | 1778596 | 1991 |
| 24 | [Определение аутоантител к рецепторам тиреотропина у пациентов с диффузным токсическим зобом]. | Мкртумова Н.А. … Кандрор В.И. | 1658772 | 1991 |
| 25 | Заболеваемость раком щитовидной железы при узловом зобе. 61 | Коул WH | 2034940 | 1991 |
| 26 | [Функция паращитовидных желез при гипертиреозе: влияние на метаболизм костей и эффект лечения]. | Furlanetto RP … Vieira JG | 14 | 1991 |
| 27 | [Результаты исследований, выполненных по программе MZ-XVII в национальном масштабе; Резюме и выводы]. 61 | Науман Дж. | 1364484 | 1991 |
| 28 | Изменения уровней гормона щитовидной железы и тиреоглобулина в сыворотке крови после хирургического лечения токсического и нетоксичного зоба. | Ли Дж. К. … Чинг К. Н. | 2484876 | 1989 |
| 29 | Микросомальные аутоантитела щитовидной железы при заболеваниях щитовидной железы: их значение как антигенного маркера. 61 | Пинеда Дж. … Агуайо Дж. | 2519389 | 1989 |
| 30 | Соматостатин при медуллярном раке щитовидной железы. | Пачини Ф … Пинчера А | 2563668 | 1989 |
| 31 | Иподат натрия в лечении диффузного токсического зоба.Краткосрочные и отдаленные эффекты при тиреотоксикозе. 61 | Камель Н … Полат Х | 3413443 | 1988 |
| 32 | Карцинома щитовидной железы у пациентов с тиреотоксической болезнью, леченных хирургическим путем. | Пачини Ф … Пинчера А | 3361079 | 1988 |
| 33 | Отслаивание плазматической мембраны и коллоидные вакуоли в гиперактивной ткани щитовидной железы человека. 61 | Нильссон М … Эриксон ЛЭ | 2 | 71988 |
| 34 | Влияние иммуноглобулина, стимулирующего щитовидную железу, на функцию и морфологию ксенотрансплантированной токсической диффузной, токсичной узловатой и нормальной ткани щитовидной железы. | Джорцо Э … Смедс С | 2892875 | 1987 |
| 35 | Влияние терапии на концентрацию тиреоглобулина в сыворотке крови у пациентов с токсическим диффузным зобом, токсическим узловым зобом и токсической аденомой. 61 | Ericsson UB … Thorell JI | 2445808 | 1987 |
| 36 | Ультраструктурная локализация активности эндогенной пероксидазы при доброкачественных заболеваниях щитовидной железы. | Ямасита Х … Накаяма I | 3630696 | 1987 |
| 37 | [Пероксидазная активность ткани щитовидной железы при токсическом диффузном зобе.Различие между тироидными препаратами, принимающими антитиреоидные препараты и йодид калия. 61 | Хияма Й … Ито К. | 3754518 | 1986 |
| 38 | Высокая распространенность аутоантител к тиреоглобулину у взрослых с заболеванием щитовидной железы и без нее, по данным чувствительного твердофазного иммуноферментного анализа. | Ericsson UB … Thorell JI | 3930112 | 1985 |
| 39 | Карцинома щитовидной железы при доброкачественных заболеваниях щитовидной железы.Анализ на мелкую карциному. 61 | Ямасита Х … Ногучи А | 4072672 | 1985 |
| 40 | [Лечение больных токсическим диффузным зобом]. | Спесивцева В.Г. | 6417398 | 1983 |
| 41 | Тиреотоксикоз, ассоциированный с HLA-DR3 и HLA-DR5, — два разных типа токсического диффузного зоба. 61 | Schleusener H … Wenzel KW | 6131902 | 1983 |
| 42 | Влияние пробы с обзиданом на уровень пролактина в крови у больных токсическим диффузным зобом. 61 | Балаболкин М.И. … Мохорт Т.В. | 6897605 | 1982 |
| 43 | [Антитироглобулин и антитироидные микросомальные антитела при заболеваниях щитовидной железы]. 61 | Ли LS | 6897219 | 1982 |
| 44 | Распространенность тиреотропных антител при зобной болезни оценивается с помощью цитохимического биотеста. 61 | Смит ПП … О’Донован Д.К. | 6119323 | 1982 |
| 45 | Re: одновременное лечение токсического диффузного зоба I-131 и антитиреоидными препаратами: проспективное исследование. 61 | Heggi FN | 6162933 | 1981 |
| 46 | Сывороточный тиреоглобулин при карциноме щитовидной железы и других заболеваниях щитовидной железы. 61 | Пачини Ф … Baschieri L | 7430557 | 1980 |
| 47 | Одновременное лечение токсического диффузного зоба препаратами I-131 и антитиреоидными препаратами: проспективное исследование. 61 | Штайнбах Дж. Дж. … Гольдман Дж. К. | 94089 | 1979 |
| 48 | Нарушения гемодинамики малого круга кровообращения и их коррекция при первично-токсическом диффузном зобе в раннем послеоперационном периоде. 61 | Neimark MI | 389096 | 1979 |
| 49 | [Функциональное состояние сердечно-сосудистой системы при первично-токсическом диффузном зобе]. 61 | Neimark MI | 581888 | 1979 |
| 50 | Выбор терапии при токсическом диффузном зобе. 61 | Молодой Р.Л. … Дорфман С.Г. | 80165 | 1978 |
болезнь Грейвса | патология | Британника
Болезнь Грейвса , также называемая токсический диффузный зоб или экзофтальмический зоб , эндокринное заболевание, которое является наиболее частой причиной гипертиреоза (избыточная секреция гормона щитовидной железы) и тиреотоксикоза (эффекты избыточного действия гормона щитовидной железы в тканях) .При болезни Грейвса чрезмерная секреция гормона щитовидной железы сопровождается диффузным увеличением щитовидной железы (диффузным зобом). Щитовидная железа может быть увеличена немного или в несколько раз больше обычного. Повышенная выработка гормонов щитовидной железы приводит к появлению симптомов и признаков гипертиреоза. Некоторые пациенты также испытывают экзофтальм (выпячивание глаз), втягивание век, отек тканей, окружающих глаза, двоение в глазах, а иногда и потерю зрения — все это симптомы состояния, известного как офтальмопатия Грейвса.
Британская викторина
Болезни, расстройства и многое другое: медицинская викторина
Какое состояние вызвано отложением солей мочевой кислоты? Как еще называют переломную лихорадку? Узнайте, что вы знаете о болезнях, расстройствах и многом другом.
Болезнь Грейвса — аутоиммунное заболевание (т.е., когда организм реагирует на собственные ткани как на чужеродные вещества). Пациенты с болезнью Грейвса вырабатывают антитела, которые действуют на щитовидную железу, увеличивая производство гормонов щитовидной железы и увеличивая размер щитовидной железы. Эти же или близкородственные антитела могут вызывать офтальмопатию Грейвса. Болезнь Грейвса встречается у женщин в четыре-шесть раз чаще, чем у мужчин. Чаще всего поражает людей молодого и среднего возраста, но может возникать в любом возрасте. Основная причина болезни Грейвса неизвестна, но существует генетическая предрасположенность к заболеванию, а курение является фактором риска, особенно для офтальмопатии Грейвса.Еще одна характеристика заболевания — спонтанная ремиссия гипертиреоза, которая встречается у 30-40% пациентов.
Сама болезнь Грейвса не лечится. Гипертиреоз лечится антитиреоидными препаратами, радиоактивным йодом или, в редких случаях, хирургическим удалением щитовидной железы.
Офтальмопатия Грейвса встречается примерно у 25 процентов пациентов с болезнью Грейвса. Обычно это происходит, когда у пациента развивается гипертиреоз, но может возникнуть после лечения гипертиреоза.Простого и эффективного лечения глазного заболевания не существует, и оно может сохраняться годами. Пациентам с тяжелым воспалением тканей, окружающих глаз, или с нарушением зрения можно лечить глюкокортикоидами или хирургическую декомпрессию орбит.
Оформите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишись сейчасПримерно 2 процента пациентов с болезнью Грейвса имеют так называемую локализованную микседему. Для этого характерны безболезненные образования, состоящие из отечной подкожной клетчатки и утолщения покрывающей их кожи на голенях (иногда называемой претибиальной микседемой) или, реже, на руках или туловище.Почти все пациенты с локализованной микседемой в прошлом страдали гипертиреозом и тяжелой офтальмопатией. Единственное эффективное лечение — нанесение глюкокортикоидов на пораженные участки кожи.
Токсический узловой зоб — Консультант по эндокринологии
Вы уверены, что у пациента токсические узлы щитовидной железы?
Признаки и симптомы
Признаки и симптомы токсического многоузлового зоба (TMNG) или токсической аденомы (TA) зависят от возраста пациента. У пациентов старше 50 распространенными симптомами являются нервозность, непереносимость тепла, сердцебиение, бессонница, беспокойство, повышенное потоотделение, потеря веса, несмотря на повышенный аппетит, зоб или уродство шеи, фибрилляция предсердий, тонкий тремор конечностей, мышечная слабость и непереносимость плотного дыхания. воротник.У пациентов старше 70 лет чаще встречаются тахиаритмии, фибрилляция предсердий и анорексия.
Основные лабораторные данные
Тиреотоксикоз: подавление сывороточного тиреотропного гормона (ТТГ) и повышение уровня общего и свободного трийодтиронина (T3) и общего свободного тироксина (FT4) в сыворотке
Токсикоз Т3: снижение уровня ТТГ в сыворотке и повышение уровня Т3
Субклинический тиреотоксикоз (обычно наблюдается у пожилых пациентов с TMNG): низкий или подавленный уровень ТТГ в сыворотке и нормальный уровень общего и свободного Т3, а также уровни общего и свободного Т4
Изображения
УЗИ шеи выявит один или несколько узелков.Сцинтиграфия подтвердит повышенное поглощение радионуклидов в узелке (ах) одновременно со сниженным поглощением окружающей экстранодулярной тканью щитовидной железы.
Что еще могло быть у пациента?
Основной дифференциальный диагноз — болезнь Грейвса. Это следует дифференцировать от TMNG и TA по наличию офтальмопатии или сывороточных антител, блокирующих рецепторы щитовидной железы (TRAb) и антител против пероксидазы (TPO), и, в редких случаях, претибиальной микседемы. Сцинтиграфия покажет диффузное поглощение щитовидной железой 123 I при болезни Грейвса.Связь болезни Грейвса с узелками часто встречается в регионах с пограничным дефицитом йода.
Горячий узелок в щитовидной железе при болезни Грейвса — редкое заболевание, называемое синдромом Марин-Ленхарта. Холодные узелки щитовидной железы, характеризующиеся сниженным сцинтиграфическим захватом, могут быть связаны с TMNG или TA или, реже, с болезнью Грейвса и могут быть злокачественными. Дифференцированный рак щитовидной железы, проявляющийся в виде горячих узлов, встречается очень редко.
Некоторые дифференциальные диагнозы являются другими, менее частыми причинами тиреотоксикоза:
Тиреоидит Хашимото
Подострый тиреоидит
Безболезненный тиреоидит
Некоторые препараты (амиодарон, интерферон-альфа, литий)
Зоб яичников
Хориокарцинома
В течение первого триместра беременности уровень ТТГ в сыворотке часто снижается из-за связывания высоких уровней бета-ХГЧ с рецептором ТТГ.Бета-ХГЧ стимулирует щитовидную железу к синтезу и секреции немного большего количества Т4 и Т3, необходимых для снабжения плода гормоном щитовидной железы в течение первого триместра.
Основные лабораторные исследования и методы визуализации
Низкие / пониженные концентрации ТТГ в сыворотке с повышенными уровнями общего и свободного Т3 и Т4 в сыворотке. Однако, в зависимости от автономной клеточной массы, может быть обнаружен токсикоз Т3 или субклинический тиреотоксикоз.
Наличие пальпируемого или сонографического узелка (ов).
Повышенное поглощение радионуклидов в узелке (ах) одновременно со сниженным поглощением окружающей экстранодулярной тканью щитовидной железы. Чаще всего используются изотопы 99 mTc и 123 I. Узелки классифицируются как «холодные», «функционирующие» или «горячие» в зависимости от того, демонстрируют ли они пониженное, нормальное или повышенное поглощение при сцинтиграфии соответственно. .
Особые соображения:
Выведение йода с мочой можно измерить в случае подозрения на избыток йода.
Ультразвук — предпочтительный метод визуализации. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) обычно не выполняются.
Другие тесты, которые могут оказаться полезными с диагностической точки зрения
Оценка сердца: могут потребоваться эхокардиограмма, электрокардиограмма и холтеровское мониторирование, особенно пожилым пациентам, из-за риска бессимптомной фибрилляции предсердий.
Костная денситометрия: это показано, если у пациента длительный анамнез тиреотоксикоза или других факторов риска остеопороза, например, у женщин в пери- и постменопаузе.
Молекулярный анализ мутаций ТТГ-R зародышевой линии: Мутация зародышевой линии в гене, кодирующем рецептор ТТГ, может вызывать спорадический или семейный неаутоиммунный гипертиреоз. Эти тесты могут быть получены у пациентов с рецидивирующим и / или семейным неаутоиммунным гипертиреозом. Они предлагают возможность семейного скрининга, доклинической диагностики, абляционного лечения и генетического консультирования.
Ведение и лечение болезни
Кого следует лечить?
Все пациенты с явным тиреотоксикозом.
Пациентов с субклиническим тиреотоксикозом и одиночным горячим узлом щитовидной железы следует лечить, так как большинство горячих узлов с субклиническим гипертиреозом будут прогрессировать до явного гипертиреоза.
Антитиреоидные препараты (АТД)
Это препараты первой линии для лечения всех пациентов с явным тиреотоксикозом. ATD обычно можно назначать в сочетании с бета-блокирующими препаратами (предпочтительно неселективным пропранололом). Начальная доза составляет 30 мг / день метимазола (MMI) один раз в день или 300 мг / день пропилтиоурацила (PTU) в виде разделенных доз каждые 8 часов.Альтернативно или дополнительно можно использовать бета-блокирующие препараты. Более высокие дозы ATD связаны с более частыми побочными эффектами (от 3% до 12%).
Длительная антитиреоидная терапия обычно не показана, за исключением особых обстоятельств, при которых преимущества и риски долгосрочной терапии ATD сравниваются с очень низким риском окончательного лечения. Пожилые пациенты с сопутствующей значительной сопутствующей патологией могут подходить для длительной терапии ATD и, если она проводится, должны контролироваться каждые 3 месяца.
Существует два окончательных варианта лечения TMNG и TA: хирургия щитовидной железы и лечение радиоактивным йодом.
Хирургия щитовидной железы
Объем хирургического вмешательства на щитовидной железе определяется предоперационным ультразвуковым и интраоперационным морфологическим обследованием. Пациентам с ТА обычно достаточно гемитиреоидэктомии. Пациентам с TMNG показана почти полная или тотальная тиреоидэктомия.
Преимущества хирургического вмешательства (удаление всей узловатой ткани, быстрое и необратимое разрешение тиреотоксикоза и подтвержденный гистологический диагноз) следует сопоставить с риском анестезии, госпитализации и другими рисками хирургического вмешательства на щитовидной железе [паралич голосовых связок (~ 1%) , гипопаратиреоз (<1%) для опытного эндокринного хирурга].Частота послеоперационного гипотиреоза также зависит от степени резекции щитовидной железы. При большом зобе (> 80–100 граммов), особенно при подозрении на злокачественное новообразование, предпочтительным методом лечения является операция на щитовидной железе.
Как мне подготовить пациента к операции?
Пациентам следует назначать АТД (предпочтительно метимазол) для достижения эутиреоза до операции. Прием метимазола следует прекратить во время операции. После хирургического вмешательства прием бета-адреноблокаторов следует постепенно прекращать.
Каков рекомендованный послеоперационный уход?
Уровень кальция в сыворотке крови следует измерять для выявления потенциального гипопаратиреоза, и при необходимости может быть назначена заместительная терапия кальцием и кальцитриолом перорально. Обычно в этом нет необходимости после гемитиреоидэктомии.
Обследуйте пациента на предмет дисфункции гортанного нерва.
Заместительную терапию тироидными гормонами следует начинать после почти полной или тотальной тиреоидэктомии.У пациентов, перенесших гемитиреоидэктомию, сывороточный ТТГ и свободный Т4 следует проверять через 8–12 недель после операции, а заместительную терапию тироидными гормонами следует начинать только в случае необходимости. У пациентов, которым начата заместительная терапия тиреоидными гормонами, измерения ТТГ в сыворотке следует проводить каждые несколько месяцев до стабилизации, а затем один или два раза в год.
Радиойодтерапия
131 I-терапия широко используется для лечения TNMG и TA. Он очень эффективен для искоренения тиреотоксикоза и уменьшения размеров узлового зоба.Сообщается, что эффективность индивидуально дозированной терапии 131 I составляет от 85 до 100% для ТА и до 90% для TMNG. Можно ожидать среднего уменьшения объема щитовидной железы и / или узлов примерно на 40%. Преимущества радиоактивного йода заключаются в его простоте и, во многих странах, его применимости в амбулаторных условиях.
К недостаткам относятся время, необходимое для достижения эутиреоза (от 6 недель до> 3 месяцев), в течение которого необходимо продолжать антитиреоидную терапию и контролировать функцию щитовидной железы с интервалами 3-6 недель, а также высокую частоту гипотиреоза после лечения.Лечение радиоактивным йодом противопоказано во время беременности, а контрацепция рекомендуется в течение как минимум 6 месяцев после получения терапии 131 I. Достаточное облучение следует вводить однократно. Обязательно долгосрочное наблюдение для наблюдения за гипотиреозом.
Как подготовить пациента к абляции 131 I?
Использование бета-адреноблокаторов (для предотвращения тахиаритмии после лечения) и метимазола следует рассматривать у пациентов старше 60 лет, а также у пациентов с сердечно-сосудистыми заболеваниями или тяжелым гипертиреозом.Бета-блокада сама по себе может быть достаточной для пациентов молодого и среднего возраста.
Что необходимо для дальнейшего наблюдения после абляции 131 I?
Уровни свободных Т4, Т3 и ТТГ в сыворотке крови следует проверять через 1-2 месяца после радиойодтерапии. Их следует повторять каждые 2 месяца до стабилизации, а затем ежегодно.
Другие виды лечения
Для некоторых пациентов с токсическими узлами щитовидной железы, которые не подходят для хирургического вмешательства или радиойодтерапии, есть новые многообещающие подходы, специальные малоинвазивные процедуры:
Чрескожная инъекция этанола — это относительно необычный метод, при котором стерильный 95% этанол вводится в токсический узел под контролем ультразвука.Значительное уменьшение было замечено в узелках <30 мл до лечения. К достоинствам можно отнести невысокую стоимость, безопасность во время беременности и редкое возникновение гипотиреоза. Основными недостатками являются потенциальная необходимость многократных инъекций и возможные побочные эффекты, включая гематому, боль, преходящую лихорадку и преходящую дисфонию.
Чрескожная лазерная абляция — это новый метод лечения, проводимый под ультразвуковым контролем, при котором токсичные узелки удаляются термически.Возможная лимфоцитарная инфильтрация может возникнуть после абляции и может произойти повторный рост. Это малоинвазивная процедура, и необходимы дополнительные исследования, прежде чем она будет принята в качестве альтернативного лечения.
Чрескожная радиочастотная термическая абляция — это также метод лечения, выполняемый под контролем ультразвука, при котором токсичные узелки подвергаются термической абляции с изменением времени воздействия от 5 до 7 минут с достижением максимальной переменной температуры от 101 до 105 ° C. Однако разница между радиочастотной термической абляцией и лазерной абляцией заключается в том, что последняя может потребовать более одного сеанса и / или введения нескольких оптических волокон для лечения больших узелков.Эффективность радиочастотной термической абляции, по-видимому, немного выше, чем у лазерной абляции, а побочные эффекты несколько меньше.
Как мне выбрать один из возможных окончательных вариантов лечения?
I
Предпочтительно для пожилых людей; пациенты со значительными сопутствующими заболеваниями; пациенты с предшествующей операцией или рубцами в передней части шеи; пациенты с небольшим зобом; и те, у кого нет доступа к хирургу, специализирующемуся на щитовидной железе,
Противопоказан при беременности; кормление грудью; сосуществующий рак щитовидной железы; пациенты, не соблюдающие правила радиационной безопасности; и женщины, планирующие беременность в течение 4-6 месяцев лечения
Хирургия щитовидной железы
Предпочтительно у пациентов с признаками и симптомами компрессии передней части шеи; пациенты с сосуществующими узлами щитовидной железы, при которых существует риск злокачественного образования; пациенты с гиперпаратиреозом; пациенты с большим зобом (> 80 граммов) или с загрудинным или загрудинным расширением; и пациенты, которым требуется быстрая коррекция гипертиреоидного состояния.
Противопоказан пациентам со значительным хирургическим риском
Когда мне следует сменить лечение?
У пациентов с тяжелым или рефрактерным гипертиреозом следует рассмотреть возможность хирургического вмешательства на щитовидной железе. У пациентов с умеренным гипертиреозом после введения 131 I можно рассмотреть возможность использования метимазола до тех пор, пока не будет достигнут полный эффект радиоактивного йода.
У пациентов с токсическим многоузловым зобом потребность в дополнительной радиойодтерапии составляет примерно 20%.Однако риск гипотиреоза составляет 3% через 1 год и 64% через 24 года, в зависимости от метода лечения и степени подавления ТТГ во время введения радиойода, особенно для пациентов моложе 50 лет.
Какие доказательства? / Ссылки
Bahn, RS, Burch, HB, Cooper, DS, Garber, JR, Greenlee, MC. «Гипертиреоз и другие причины тиреотоксикоза: руководящие принципы управления Американской тироидной ассоциации и Американской ассоциации клинических эндокринологов». Endocr Pract. т. 17. 2011. С. 456-520. (Рекомендации Американской тироидной ассоциации и Американской ассоциации клинических эндокринологов по диагностике и лечению тиреотоксикоза.)
Сандрок, Д., Ольбрихт, Т., Эмрих, Д., Бенкер, Г., Рейнвейн, Д. «Долгосрочное наблюдение за пациентами с автономной аденомой щитовидной железы». Acta Endocrinol (Копен). т. 128. 1993. pp. 51-5. (Хотя данных о прогрессировании тиреотоксикоза от субклинического до явного у пациентов с многоузловым зобом немного, это исследование демонстрирует частоту явного тиреотоксикоза от 9% до 10% в течение периода наблюдения от 7 до 12 лет.)
Holm, LE, Hall, P, Wiklund, K, Lundell, G, Berg, G. «Риск рака после терапии гипертиреозом йодом-131». J Natl Cancer Inst. т. 83. 1991. pp. 1072-7.
Франклин, Дж. А., Мезоннев, П., Шеппард, М., Беттеридж, Дж., Бойл, П. «Заболеваемость и смертность от рака после лечения гипертиреоза радиоактивным йодом: популяционное когортное исследование». Ланцет. т. 353. 1999. pp. 2111-5. (Эти популяционные исследования с участием более 35000 пациентов, получавших 131I, не показали повышенного риска рака щитовидной железы, лейкемии или других злокачественных новообразований, репродуктивных аномалий или врожденных дефектов у потомства.)
Hall, P, Boice, JD, Berg, G, Bjelkengren, G, Ericsson, UB. «Заболеваемость лейкемией после воздействия йода-131». Ланцет. т. 340. 1992. С. 1-4. (Этот обзор суммирует заболеваемость лейкемией после воздействия I-131.)
Канг, А.С., Грант, К.С., Томпсон, Великобритания, ван Херден, Дж. «Современное лечение узлового зоба с гипертиреозом (болезнь Пламмера): операция по сравнению с радиоактивным йодом». Хирургия. т. 132. 2002. pp. 916-23. (Это исследование показывает, что операция по сравнению с радиоактивным йодом у пациентов с болезнью Пламмера является безопасной и эффективной процедурой, но операция может уменьшить симптомы шейного зоба быстрее и окончательно.)
Parle, JV, Maisonneuve, P, Sheppard, MC, Boyle, P, Franklyn, JA. «Прогнозирование общей смертности и смертности от сердечно-сосудистых заболеваний у пожилых людей на основании одного результата с низким уровнем тиреотропина в сыворотке: 10-летнее когортное исследование». Ланцет. т. 358. 2001. С. 861-5. (В этом 10-летнем когортном исследовании в Великобритании авторы описывают повышенный уровень смертности от сердечно-сосудистых заболеваний у пациентов с низким уровнем ТТГ в сыворотке крови.)
Faggiano, A, Ramundo, V, Assanti, AP, Fonderico, F, Macchia, PE. «Узлы щитовидной железы, обработанные чрескожной радиочастотной термоабляцией: сравнительное исследование». J Clin Endocrinol Metab. т. 97. 2012. С. 4439-4445. (Один из новых подходов к лечению токсичных узлов. Авторы описывают не только значительное уменьшение объема узелков, но и повышение уровня гормонов щитовидной железы.)
Дополнительные ссылки
Бэк, Дж. Х., Ли, Дж. Х., Валкави, Р., Пачелла, С. М., Рим, Х. «Термическая абляция доброкачественных узлов щитовидной железы: радиочастота и лазер». Korean J Radiol. т. 12. 2011. С. 525-540.
Berghout, A, Wiersinga, WM, Smits, NJ, Touber, JL.«Взаимосвязь между возрастом, объемом щитовидной железы, узловатостью щитовидной железы и функцией щитовидной железы у пациентов со спорадическим нетоксическим зобом». Am J Med. т. 89. 1990. pp. 602-8.
Bogazzi, F, Miccoli, P, Berti, P, Cosci, C., Brogioni, S. «Препарат с иопановой кислотой быстро контролирует тиреотоксикоз у пациентов с тиреотоксикозом, вызванным амиодароном, до тиреоидэктомии». Хирургия. т. 132. 2002. С. 1114-7.
Brix, TH, Hansen, PS, Kyvik, KO, Hegedus, L.«Курение сигарет и риск клинически явного заболевания щитовидной железы: популяционное исследование методом двойного контроля случай-контроль». Arch Intern Med. т. 160. 2000. pp. 661-6.
Cakir, B, Gul, K, Ugras, S, Ersoy, R, Topaloglu, O. «Чрескожная лазерная абляция автономного узла щитовидной железы: влияние на размер узла и гистопатологию узла через 2 года после процедуры». Thyroid. т. 18. 2008. С. 803-805.
Феррари, К., Решини, Э, Паракки, А. «Лечение автономных узлов щитовидной железы: обзор». Eur J Endocrinol. т. 135. 1996. С. 383–390.
Франклин, Дж. А., Мезоннев, П., Шеппард, М., Беттеридж, Дж., Бойл, П. «Заболеваемость и смертность от рака после лечения гипертиреоза радиоактивным йодом: популяционное когортное исследование». Ланцет. т. 353. 1999. pp. 2111-5.
Гемсеньягер Э. «Хирургическое лечение автономного узлового зоба. Перспективное долгосрочное исследование ». Schweiz Med Wochenschr. т. 122. 1992. С. 687–92.
Hegedus, L, Bonnema, SJ, Bennedbaek, FN.«Ведение простого узлового зоба: текущее состояние и перспективы на будущее». Endocr Ред. об. 24. 2003. С. 102–32.
Hermus, AR, Huysmans, DA. «Лечение доброкачественной узловой болезни щитовидной железы». N Engl J Med. т. 338. 1998. С. 1438–147.
Holm, LE, Lundell, G, Israelsson, A, Dahlqvist, I. «Заболеваемость гипотиреозом, возникающим спустя длительное время после терапии гипертиреозом йодом-131». J Nucl Med. т. 23. 1982. С. 103-7.
Канг, А.С., Грант, К.С., Томпсон, Великобритания, ван Херден, Дж.«Современное лечение узлового зоба с гипертиреозом (болезнь Пламмера): операция по сравнению с радиоактивным йодом». Хирургия. т. 132. 2002. pp. 916-23.
Knudsen, N, Bulow, I, Laurberg, P, Ovesen, L, Perrild, H. «Паритет связан с увеличением объема щитовидной железы только у курильщиков в районе с умеренным или легким дефицитом йода». Eur J Endocrinol. т. 146. 2002. С. 39–43.
Крон, К., Фюрер, Д., Байер, Ю., Эзлингер, М., Брауэр, В. «Молекулярный патогенез эутиреоидного и токсического многоузлового зоба». Endocr Ред. об. 26. 2005. С. 504-24.
Миле, К., Пашке, Р. «Терапия гипертиреоза». Exp Clin Endocrinol Diabetes. т. 111. 2003. С. 305-18.
Nygaard, B, Hegedus, L, Nielsen, KG, Ulriksen, P, Hansen, JM. «Долгосрочное влияние радиоактивного йода на функцию и размер щитовидной железы у пациентов с изолированными автономно функционирующими токсическими узлами щитовидной железы». Клин Эндокринол (Oxf). т. 50. 1999. pp. 197-202.
Parle, JV, Maisonneuve, P, Sheppard, MC, Boyle, P, Franklyn, JA.«Прогнозирование общей смертности и смертности от сердечно-сосудистых заболеваний у пожилых людей на основании одного результата с низким уровнем тиреотропина в сыворотке: 10-летнее когортное исследование». Ланцет. т. 358. 2001. С. 861-5.
Paschke, R, Ludgate, M. «Рецептор тиреотропина при заболеваниях щитовидной железы». N Engl J Med. т. 337. 1997. pp. 1675–81.
Reiners, C, Schneider, P. «Радиойодтерапия автономии щитовидной железы». Eur J Nucl Med Mol Imaging. т. 29. 2002. С. S471-S478.
Рейнвейн, Д., Бенкер, Г., Кёниг, депутат, Пинчера, А., Шац, Х.«Различные типы гипертиреоза в Европе. Результаты проспективного обследования 924 пациентов ». J Endocrinol Invest. т. 11. 1988. С. 193-200.
Сканелли Г. «[Литиевый тиреотоксикоз. Отчет случая и обзор литературы] ». Recenti Prog Med. т. 93. 2002. С. 100–3.
Сун, JY, Пэк, JH, Jung, SL, Kim, JH, Kim, KS. «Радиочастотная абляция автономно функционирующих узлов щитовидной железы: многоцентровое исследование». Thyroid. т.25. 2015. С. 112-7.
Tavares, AB, Paula, SK, Vaisman, M, Teixeira, PF. «Амиодарон и тиреотоксикоз: истории болезни». Arq Bras Cardiol. т. 95. 2010. С. e122-e124.
Томуш, О., Маченс, А., Секулла, С., Уккат, Дж., Липперт, Х. «Многофакторный анализ факторов риска послеоперационных осложнений при хирургии доброкачественного зоба: проспективное многоцентровое исследование в Германии». World J Surg. т. 24. 2000. С. 1335–41.
Тофт, AD. «Клиническая практика.Субклинический гипертиреоз ». N Engl J Med. т. 345. 2001. С. 512-6.
Тривалль, К., Дусе, Дж., Шассань, П., Ландрен, И.
Десерты с тыквой – 👌 Десерт из тыквы, 100 вкусных рецептов с фото 👌 Алимеро
Выпечка и десерты с яблоком и тыквой, 22 пошаговых рецепта с фото на сайте «Еда»
Яйцо куриное 1 штука
Яичный белок 2 штуки
Коричневый мягкий сахар 4 столовые ложки
Молоко 150 мл
Тыква 100 г
Ваниль 2 г
Растительное масло 2 столовые ложки
Пшеничная мука 150 г
Разрыхлитель 2 чайные ложки
Соль ¼ чайной ложки
Молотая корица 1,5 чайные ложки
Мускатный орех ½ чайной ложки
Тертый имбирь ¼ чайной ложки
Яблоко 1 штука
Грецкие орехи 50 г
eda.ru
Выпечка и десерты с тыквенным пюре, 69 пошаговых рецептов с фото на сайте «Еда»
Пшеничная мука ½ стакана
Разрыхлитель ¼ чайной ложки
Молотая корица ¼ чайной ложки
Сода ¼ чайной ложки
Молотый имбирь щепотка
Молотый мускатный орех щепотка
Соль щепотка
Сахар ¼ стакана
Сливочное масло 2 столовые ложки
Яичный белок 1 штука
Тыквенное пюре ¼ стакана
Молоко 2 столовые ложки
Ванильный экстракт 1 чайная ложка
Сыр рикотта 2 столовые ложки
Маргарин 2 чайные ложки
Сахарная пудра 2 столовые ложки
Йогурт 2 столовые ложки
Лимон 1 штука
eda.ru
Рецепты десертов с тыквой
Фруктово-ягодные рецепты
admin

Содержание:1 Десерт из тыквы с шоколадом1.1 Необходимые продукты1.2 Как приготовить десерт из тыквы с шоколадом1.3 Как красиво оформить и подать…
Тыква – овощ, достоинства которого сложно переоценить. Ее мякоть имеет ярко-оранжевый цвет и привлекательный вкус, способна перенести любую кулинарную обработку. Она очаровательна с молоком, с мясом, с рыбой, с овощами,а наиболее вкусный десерт из тыквы.
Этот овощ настолько универсален и полезен для организма, что кулинары умудрились создать рецепты с использованием его в первых, вторых и третьих блюдах.
 Ее фаршируют, маринуют, отваривают, пассеруют, запекают. Но мне хочется удовлетворить интерес сладкоежек и сказать, что десерты из тыквы вкусные и простые.
Ее фаршируют, маринуют, отваривают, пассеруют, запекают. Но мне хочется удовлетворить интерес сладкоежек и сказать, что десерты из тыквы вкусные и простые.
Рассмотрим, что и как можно приготовить на десерт из тыквы. Для наглядности процесса приготовления рецепты десертов из тыквы разделю на этапы и продемонстрирую с помощью фото.
Десерт из тыквы с шоколадом
Основу десерта составляет тыквенное желе. Можно в середину добавить дольку мандарина или ягодку, тогда вкус будет более многогранным.
- Инвентарь и кухонная техника: блендер, небольшие силиконовые формочки.
Необходимые продукты
Для шоколада:
| Сахар | 3 ст. л. |
| Какао | 3 ст. л. |
| Сметана | 3 ст. л. |
Для наполнения:
| Тыква | 300 г |
| Желатин | 10 г |
| Сметана | 150 г |
| Сахар | 1-2 ст. л. |
| Вода | 50 мл |
| Корица | По вкусу |
[ads1]
Как приготовить десерт из тыквы с шоколадом
Рассмотрим поэтапно, как приготовить тыквенный десерт с очень простым рецептом:
- Овощ очищаем, нарезаем кубиками и отвариваем в небольшом количестве воды до готовности.

- Воду сливаем, с помощью блендера растираем мякоть до однородного состояния. Добавляем в пюре сахар, сметану и корицу по вкусу.

- Желатин заливаем водой и ставим на небольшой огонь. Непрерывно помешивая, следим за растворением гранул. Раствор кипятить нельзя, иначе он потеряет свои желирующие свойства.

- Смешиваем раствор желатина и тыквенное пюре и разливаем в формочки. Охлаждаем сначала при комнатной температуре, а потом в холодильнике.

Как красиво оформить и подать десерт из тыквы с шоколадом
После удаления из формочек десерта его можно посыпать тертым шоколадом и украсить свежими ягодами.
 Но можно приготовить шоколад самому. Для этого соедините все ингредиенты для шоколада и помешивая доведите их до кипения. С помощью кулинарной кисточки смажьте внутреннюю часть формочек. Поставьте их в морозилку на 5 минут. Повторите смазывание приблизительно 3-4 раза чтобы шоколадный слой имел достаточную толщину. В приготовленные шоколадные формочки вливаем тыквенную смесь и охлаждаем.
Но можно приготовить шоколад самому. Для этого соедините все ингредиенты для шоколада и помешивая доведите их до кипения. С помощью кулинарной кисточки смажьте внутреннюю часть формочек. Поставьте их в морозилку на 5 минут. Повторите смазывание приблизительно 3-4 раза чтобы шоколадный слой имел достаточную толщину. В приготовленные шоколадные формочки вливаем тыквенную смесь и охлаждаем.
Верх тоже можно покрыть шоколадом и охладить на протяжении 10 часов. Перед тем как достать десерт из формочек необходимо поместить его на полчаса в морозильную камеру. В таком случае отделение будет лучшим.
Наибольшая тыква была выращена в октябре 2016 года в Бельгии. Ее вес 1190,5 кг. Этот рекорд подтвержден книгой рекордов Гиннесса.
Американский тыквенный пирог с корицей
Американский тыквенный пирог с корицей является традиционным десертом американской кухни. И это неудивительно, поскольку родиной овоща считается Мексика. На ее территории найдены семена, которым около 7000 лет. Пекут такой пирог обычно на Хэллоуин. Его приготовление не требует особых навыков и является достаточно простым, поэтому под силу любой хозяйке.
- Время приготовления: 2 часа.
- Количество порций: 8.
- Инвентарь и кухонная техника: блендер, скалка, форма для запекания диаметром 30 см.
Необходимые продукты
[one_half]
Для теста:
- Яйца – 1 шт.;
- Масло сливочное – 250 г;
- Мука – 400 г;
- Соль – щепотка.[/one_half][one_half_last]
Для начинки:
- Яйца – 2 шт.;
- Сахар – 200 г;
- Тыква – 900 г;
- Сливки (сметана) – 200 мл;
- Корица – по вкусу.[/one_half_last]
Как приготовить тыквенный пирог с корицей
Используя рецепт американского тыквенного пирога, рассмотрим его приготовление по пунктам:
- Муку с маслом перетереть до однородного состояния, добавить соль.

- Яйцо слегка взбить, добавить в муку и замесить тесто.

- Положить тесто в полиэтиленовый пакет и отправить в холодильник минимум на 0,5 часа.

- Очистить тыкву, порезать кубиками, добавить небольшое количество воды и варить до готовности.

- Лишнюю воду слить, а мякоть с помощью блендера растереть до однородного состояния.

- Раскатать тесто скалкой и выстелить им поверхность формы, предварительно посыпав ее панировочными сухарями. Выпекать при температуре 190 градусов в течение 15 минут.

- Взбить в миске 2 яйца с сахаром и добавить сливки, пряности. Добавить тыквенное пюре и перемешать до однородного состояния.

- Влить смесь в форму с испеченной основой и выпекать при температуре 180 градусов на протяжении 50 минут.

Как красиво оформить и подать тыквенный пирог с корицей
Для того чтобы пирог приобрел презентабельный вид, необходимо вырезать из бумаги ажурный симметрический узор – что-то вроде новогодней снежинки. Положить его сверху на охлажденный пирог и с помощью сита и сахарной пудры припудрить вырезанные части. Форму аккуратно снять и подавать к столу.
Корицу лучше хранить в закрытой баночке, иначе она быстро теряет свои ароматные свойства.
Кекс с тыквой
Кекс с тыквой отличается от других десертов тем, что в рецепте используется не пюре, а потертая на мелкой терке мякоть. Кекс получается нежный, сладкий, ярко-оранжевого цвета, а неопытному дегустатору распознать там тыкву будет сложно.
- Время приготовления: 1,5 часа.
- Количество порций: 6-8.
- Инвентарь и кухонная техника: миксер, форма для кекса.
Необходимые продукты
[one_half]
Для теста:
- Тыква – 200 г;
- Яйца – 4 шт.;
- Сахар – 200 г;
- Мука – 250 г;
- Растительное масло – 200 мл;
- Разрыхлитель – 2 ч. л.;
- Ваниль – на кончик ножа;
- Соль – щепотка.[/one_half][one_half_last]
Для помадки:
- Апельсиновый сок – 100 г;
- Сахар – 50 г;
- Сливочное масло – 50 г;
- Крахмал – 1 ч. л.[/one_half_last]
Как приготовить кекс с тыквой
Рассмотрим приготовление кекса из тыквы пошагово:
- Очищенный овощ натираем на мелкой терке.

- Яйца взбиваем с сахаром с помощью миксера.

- Смешиваем тыкву со взбитыми яйцами, мукой, растительным маслом, разрыхлителем, солью, ванилью до однородной консистенции.

- Форму смазываем маслом, выливаем тесто и выпекаем в духовке при температуре 180-200°С на протяжении 45 минут.

Как красиво оформить и подать кекс с тыквой
Кекс приобретет более привлекательный вид, если его украсить помадкой и посыпать орешками. Для этого апельсиновый сок, сахар и сливочное масло разогреваем в сотейнике. В чашку насыпаем крахмал и разводим его небольшим количеством холодного сока. Выливаем в сотейник и помешиваем до загустения. Поливаем теплой помадкой кекс и посыпаем молотыми орешками.
Глазурь также можно сделать из сахарной пудры, разведенной соком лимона. Тогда к тыквенному аромату присоединится кисло-сладкий привкус.
Холодный чизкейк с тыквой
Чизкейк – это блюдо европейской и американской кухни. Обязательным его ингредиентом является творог. Отличительная особенность холодного чизкейка – это его приготовление без выпечки. Поэтому испортить блюдо практически невозможно, если следовать рекомендациям по его приготовлению.
При правильном хранении тыкву можно употреблять в пищу практически целую зиму, но в разрезанном виде срок ее хранения в холодильнике не более 30 дней. Оптимальный режим для длительного хранения составляет 70°С-100°С при 70-75% влажности воздуха.
- Время приготовления: 2 часа.
- Количество порций: 10.
- Инвентарь и кухонная техника: форма для выпечки, блендер или мясорубка.
Необходимые продукты
[one_half]
Для основы:
- Крошки сдобного печенья – 2 ст.;
- Масло сливочное –80 г;
- Орехи грецкие – 50 г.[/one_half][one_half_last]
Для начинки:
- Сметана –250 г;
- Творог – 250 г
- Сахар – 1 ст.;
- Тыква – 250 г;
- Желатин – 2 ст. л.;
- Вода – 50 мл;
- Ванилин.[/one_half_last]
Как приготовить чизкейк с тыквой
Готовя чизкейк из тыквы, необходимо придерживаться пропорций ингредиентов рецепта и следовать пунктам:
- Готовим основу для чизкейка. Для этого измельчаем печенье и орехи с помощью скалки, блендера или мясорубки.

- Добавляем в крошки растопленное сливочное масло и перемешиваем.

- Приготовленной массой выкладываем низ и бока формы и утрамбовываем ложкой. Ставим для застывания в холодильник.

- Готовим начинку. Взбиваем сметану с сахаром (0,5 ст.) с помощью миксера, перетираем творог через сито и смешиваем с сахаром (0,5 ст.). Смешиваем сметанный и сырный крем до однородного состояния.

- Желатин заливаем водой и нагреваем до полного растворения. Раствор охлаждаем.

- В крем и охлажденное тыквенное пюре добавляем раствор желатина.

- Выкладываем пюре и крем на основу. При этом можно чередовать слои или смешать одну половину крема с пюре, а вторую поместить сверху.

- Ставим в холодильник для охлаждения.

Как красиво оформить и подать чизкейк с тыквой
Украсить чизкейк сверху можно шоколадной крошкой.
 Очень аппетитно и презентабельно смотрится это блюдо порционно с карамельным соусом и орешками.
Очень аппетитно и презентабельно смотрится это блюдо порционно с карамельным соусом и орешками.
Рецепт карамельного соуса
- 1 ст. сахара и 50 мл воды варим до янтарного цвета.
- Снимаем с огня и добавляем 40 г сливочного масла.
- Добавляем в горячую смесь 170 г сливок и активно перемешиваем до однородного состояния.
- Добавляем пряности по вкусу.
[ads2]
Видео-рецепт приготовления десертов из тыквы
С помощью видео-рецепта тыквенного пирога вы можете еще раз убедиться в правильности своих действий по приготовлению десерта. Следует обратить внимание на приготовление начинки и ее консистенцию. Также будет интересно посмотреть на готовый пирог.
Приглашение к обсуждению и возможные доработки
Готовьте вкусняшки из тыквы и балуйте ними родных и близких. Делитесь своими отзывами и усовершенствованиями рецептов в комментариях. Приятного аппетита!
www.izyskon.com
Десерты и выпечка из тыквы — пошаговые рецепты блюд с фото
Тыквенный пирог «Блонди» с кусочками ириса
Автор: Food Network Просмотры: 19
Содержание:
Просмотры: 19
Содержание:Этот десерт представляет собой роскошную смесь двух популярных американских домашних пирогов: осеннего тыквенного пирога и блонди. Для его приготовления вам не придётся работать с тестом, а корж выпекается из измельчённых и смешанных со сливочным — читать далее
крекеры, сахар, масло сливочное, тыквенное пюре, сахар коричневый, яйца, ванильный экстракт, корица, имбирь корень, мука высшего сорта, ирис, шоколад белый, сливки…
Время: 1 час. 30 мин. Сложность: легко Порций: 8-10 Автор: Гранд Кулинар
Тыквенный пирог с грильяжем из тыквенных семечек
Автор: Food Network Просмотры: 19
Просмотры: 19В приготовлении этого осеннего праздничного пирога используется не только мякоть тыквы, но и её семечки, из которых получится шикарный топпинг. Облегчите себе работу и пеките пирог из покупного теста. Заполните его начинкой из тыквенного пюре, — читать далее
Время: 2 час. Сложность: легко Порций: 8-10 Автор: Гранд Кулинар
50 рецептов пирогов
Автор: Food Network Просмотры: 94
Просмотры: 94Вдохновляйтесь рецептами вкуснейших пирогов от шеф-поваров. — читать далее
Автор: Гранд Кулинар
Тыквенный торт «Смор»
Автор: Food Network Просмотры: 103
Просмотры: 103Этот роскошный торт содержит в себе все ингредиенты американского походного десерта Смор: диетические крекеры Грэма, шоколад и маршмэллоу. Вместе они дают восхитительный вкус и текстуру. Измельчённые крекеры замешиваются в тесто для коржей, а — читать далее
масло сливочное, крекеры, мука высшего сорта, крахмал, разрыхлитель, корица, сахар, сахар коричневый, яйца, ванильный экстракт, тыквенное пюре, простокваша, кефир, шоколад горький, маршмеллоу, какао, сливки, винный камень…
Время: 3 час. 30 мин. Сложность: средне Порций: 8-10 Автор: Гранд Кулинар
Слойки с сырной тыквой
 Просмотры: 184
Просмотры: 184Тыква – главный атрибут вечеринок в стиле Хэллоуин. Украсив помещение тыквенными светильниками со зловещими ухмылками, не забудьте и про угощения из этого многофункционального овоща. Оставшуюся мякоть пустите на начинку для вкусных хрустящих слоек, — читать далее
лук красный, тыква, кинза, имбирь корень, гарам масала, сыр швейцарский, сыр американский, сыр чеддер, тесто слоеное, мука, яйца…
Время: 1 час. 10 мин. Сложность: легко Количество: 12 шт. Автор: Гранд Кулинар
50 рецептов с тыквенным пюре
 Просмотры: 8 966
Просмотры: 8 966Используйте этот любимый осенний продукт в десятках рецептов от шеф-поваров. — читать далее
Автор: Гранд Кулинар
Тыквенные вафли (палеодиета)
Автор: Food Network Просмотры: 1 397
Просмотры: 1 397Эти диетические вафли готовятся в основном на кокосовой муке, кокосовом масле и яйцах, а тыквенное пюре придаёт им мягкость и натуральную сладость. Идеальный вариант для приверженцев палеодиеты и для тех, кто хочет попробовать что-то новое. Пожарьте — читать далее
Время: 30 мин. Сложность: легко Порций: 4 Калорийность: 240 Автор: Гранд Кулинар
Тыквенные пончики без дрожжей с кленовой глазурью
Автор: Патрик и Джина Нили — совладельцы ресторана Просмотры: 3 097
Содержание:
Просмотры: 3 097
Содержание:Пончики встречаются в разных кухнях мира, но американцам этот десерт настолько крепко полюбился, что стал практически культовым символом нации. Каждый год в 1-ю пятницу июня в США отмечают День Пончика и две всемирно известных сети кафе-пончиковых — читать далее
мука высшего сорта, сахар, корица, мускатный орех, перец душистый, яйца, простокваша, тыквенное пюре, масло сливочное, миндальный экстракт, сахар коричневый, сахарная пудра, кленовый экстракт, молоко…
Время: 35 мин. Сложность: легко Количество: 24 шт. Автор: Гранд Кулинар
Тарты с тыквенным крем-брюле
 Просмотры: 360
Просмотры: 360Приготовьте вкуснейший десерт крем-брюле в виде порционных тартов, придав им более интересный тыквенный вкус. В основе тартов будет рассыпчатый и нежный корж из песочного теста. Для начинки крем-брюле вместо сливок возьмите сливочный сыр, смешайте — читать далее
Время: 35 мин. Сложность: легко Порций: 8 Автор: Гранд Кулинар
Бундевара – штрудель с тыквой
 Просмотры: 363
Просмотры: 363Бундевара – сербская выпечка, похожая на штрудель. Начинку из тёртой тыквы с сахаром и пряностями заворачивают рулетом в несколько слоёв тонкого теста и выпекают в духовке. Основным ингредиентом начинки из тыквы является корица, вместе они дарят — читать далее
Время: 50 мин. Сложность: легко Количество: 6 рулетов Автор: Гранд Кулинар
Турновер с тыквой – немецкая плацинда
 Просмотры: 404
Содержание:
Просмотры: 404
Содержание:Немецкая плацинда – это пирожки со сладкой начинкой из тыквы с добавлением ароматных пряностей, которые популярны среди «русских немцев», населяющих штат Северная Дакота в США. Как и все турноверы эти пирожки лепят специальным способом, когда на — читать далее
Время: 30 мин. Сложность: легко Порций: 1 Калорийность: 3192 Автор: Гранд Кулинар
Тарт с начинкой из тыквы и шпината
Автор: Food Network Просмотры: 640
Содержание:
Просмотры: 640
Содержание:Свежевыпеченный тарт с насыщенной начинкой из тыквы, шпината и смеси сыров одинаково хорошо будет и для завтрака и на закуску к горячительным напиткам. Для его приготовления можно использовать замороженный шпинат, что очень удобно в холодное время — читать далее
мука высшего сорта, тыква, шпинат, сыр рикотта, сыр фонтина, сыр пармезан, сливки, лук зеленый, петрушка, яйца, мускатный орех…
Время: 2 час. 5 мин. Сложность: легко Порций: 6-8 Автор: Гранд Кулинар
Тыквенный чизкейк в мультиварке
Автор: Food Network Просмотры: 800
Просмотры: 800Прогресс шагает по планете и наши кухни обрастают разнообразными девайсами, значительно упрощающими жизнь. Благодаря этим трудолюбивым помощникам для того чтобы прослыть хорошей хозяйкой не придется стоять сутками у плиты. Например, для — читать далее
Время: 1 час. 20 мин. Сложность: легко Порций: 8 Автор: Гранд Кулинар
Рецепты блюд с мускатной тыквой
 Просмотры: 1 399
Просмотры: 1 399Приготовьте из сезонной тыквы салат, суп или пасту с лучшими рецептами от знаменитых шеф-поваров. — читать далее
Автор: Гранд Кулинар
Морковно-тыквенные маффины с ванильной глазурью
 Просмотры: 1 659
Содержание:
Просмотры: 1 659
Содержание:Превосходные маффины с овощами, которые даже не ощущаются как овощи, а гармонично сливаясь с остальными ингредиентами, превращают их в чудесную осеннюю выпечку с тёплыми нотками корицы и имбиря. За счёт сладости овощей и кислоты сметаны маффины — читать далее
Время: 2 час. 10 мин. Сложность: легко Количество: 24 кекса Автор: Гранд Кулинар
Тыквенный пай
 Просмотры: 877
Содержание:
Просмотры: 877
Содержание:Традиционный американский пирог, который становится главным угощением в осенний период во время урожая тыквы и наполняет многие дома своим тёплым пряно-сладким ароматом. Тыквенный пирог обычно пекут открытым: в оболочку из коржа выливают кремовую — читать далее
Время: 1 час. 15 мин. Сложность: легко Порций: 8 Автор: Гранд Кулинар
Тыквенный пирог с узором «Светильник Джека»
 Просмотры: 912
Содержание:
Просмотры: 912
Содержание:Одно из самых популярных осенних блюд из тыквы – это тыквенный пирог. Его восхитительный вкус и сладко-пряный аромат согревает в прохладную погоду и дарит ощущение уюта. Классический американский тыквенный пирог готовится в виде оболочки из — читать далее
Время: 4 час. 20 мин. Сложность: легко Порций: 8 — 10 Автор: Гранд Кулинар
Сладкое тыквенное пюре с кориандром
 Просмотры: 636
Просмотры: 636Тыквенное пюре, несмотря на свой сладкий вкус и аромат может стать не только десертом, но и отличным гарниром к мясным блюдам, если его правильно приготовить. Оно превосходно будет сочетаться со вкусом мяса, интересно с ним контрастируя. Отварите — читать далее
Время: 30 мин. Сложность: легко Порций: 4 — 6 Автор: Гранд Кулинар
Эмпанадас де Калабаса – мексиканские пирожки с тыквой
 Просмотры: 1 163
Содержание:
Просмотры: 1 163
Содержание:Эти вкусные хрустящие пирожки эмпанады выпекают из дрожжевого теста с тыквенной начинкой. Для начинки тыква уваривается в сахарном сиропе из пилонсильо – выпаренного неочищенного тростникового сахара, который в отличие от обычного коричневого сахара — читать далее
Время: Сложность: средне Количество: 12 шт. Автор: Гранд Кулинар
Тортеллини со сладкой тыквенной начинкой и соусом из коричневого сливочного масла
Автор: Джада Де Лаурентис — шеф-повар Просмотры: 530
Содержание:
Просмотры: 530
Содержание:На приготовление блюда, скорее всего, уйдет немало времени, однако результат того стоит. Своим вкусом тортеллини способны перенести в Италию и вызвать множество восторженных комплиментов. Кроме того, изделия хорошо поддаются заморозке. Стоит лишь — читать далее
Время: 1 час. 10 мин. Сложность: легко Количество: 36 пельменей Автор: Гранд Кулинар
grandkulinar.ru
Выпечка и десерты с творогом и тыквой, 14 пошаговых рецептов с фото на сайте «Еда»
Творог 400 г
Тыква 350 г
Яйцо куриное 2 штуки
Овсяные хлопья 50 г
Кукурузная мука 2 столовые ложки
Изюм 50 г
Натуральный йогурт 80 г
Молотая корица 2 чайные ложки
Экстракт стевии 2 столовые ложки
Заменитель сахара в таблетках 6 штук
Ванилин щепотка
eda.ru
топ-5 простых и вкусных рецептов
Осень — это тыквенный сезон. Этот яркий оранжевый овощ красиво смотрится на столе. Но не все хозяйки знают, что же с ним можно приготовить. А выбор на самом деле огромный.
Первое, что приходит на ум — каша. А что еще можно сделать вкусненького, читайте в этой статье! Предлагаю приготовить десерты из тыквы, а их я написала целых 5. Так что, любители сладенького, ознакомьтесь с содержанием и принимайтесь за дело.
Десерты из тыквы очень хорошо сочетаются с цедрой и мякотью апельсина, а также с апельсиновым или лимонным соком. Поэтому можете добавлять эти продукты в предложенные ниже рецепты.

Пышные оладьи из тыквы на кефире
Такие оладушки получаются вкусными, полезными, яркими и нежными. Готовить их легко, немного заморочиться нужно только с разделыванием самой тыквы.
Ингредиенты:
- натертая тыква — 2 ст.
- кефир — 1 ст.
- мука — 5-6 ст.л. с горкой
- яйцо — 1 шт.
- сода — 0,5 ч.л.
- сахар — 2 ст.л. (по вкусу)
Приготовление:
1. В миску налейте кефир и положите в него половину чайной ложки соды. Вбейте яйцо и положите пару столовых ложек сахара. Венчиком или ложкой перемешайте смесь, чтобы растворился сахар. При этом сода погасится кефиром, на поверхности появятся пузырьки.
2. Тыкву нарежьте на дольки, срежьте кожуру и натрите на крупной терке. Добавьте получившуюся стружку в полученную однородную массу и хорошо перемешайте.

3. Осталось замесить тесто. Добавляйте муку частями, просеивая ее через сито. Количество муки может быть разным. Это будет зависеть и от качества самой муки, от жирности кефира и от сочности тыквы. Муки понадобится около 5-6 полных столовых ложек. Муку кладите частями и вымешивайте, чтобы не было комочков. Тесто получается, как и на обычные оладьи, консистенции густой сметаны.
4. На сковороду налейте немного растительного масла для жарки, дайте ему хорошо разогреться. В раскаленное масло выкладывайте тесто. На один оладушек понадобится около 1 ст. л. теста. Обжаривайте на среднем огне под закрытой крышкой. Именно под крышкой оладьи хорошо поднимутся и будут пышными. С каждой стороны обжарьте до румяной корочки, примерно 2-3 минуты.

5. Подавайте оладьи со сметаной, медом, вареньем или просто ешьте их с чаем. Вот такое простое и вкусное блюдо из тыквы получается!

Рецепт запеканки с манкой и тыквой в духовке
Тыква сама по себе сладкая. Поэтому использовать ее для приготовления десертов очень выгодно — нужно меньше класть сахара. Такая запеканка получается очень мягкая и нежная. Яркий цвет делает ее очень аппетитной. А дети, которых сложно заставить есть тыквенную кашу, будут есть запеканку с удовольствием.
Ингредиенты:
- тыква — 0,5 кг
- молоко — 1 ст.
- яйца — 4 шт.
- манная крупа — 50 гр.
- сливочное масло — 60 гр.
- сахар — 3,5 ст.л. (по вкусу)
- соль — щепотка
- изюм — 50 гр.
Можно добавить апельсиновую или лимонную цедру, ваниль, корицу.
Как приготовить:
1. Тыкву нарежьте на дольки, очистите кожуру. Нарежьте кубиком и сложите в кастрюлю. Залейте молоком (пол-литра) и варите 15 минут.
2. Когда тыква будет почти готова, превратите кашу в пюре с помощью погружного блендера. Всыпьте манку и варите еще 5 минут. Когда все сварится, взбейте еще раз все вместе блендером до кремового состояния.
3. Пока варится основа для запеканки, отделите желтки от белков яиц. Взбейте желтки с сахаром, чтобы последний растворился. Должна получится однородная пышная масса.
4. Не выключая нагрев (!), введите взбитые желтки в тыквенное пюре. Размешивайте ложкой, чтобы желтки хорошо перемешались с остальными ингредиентами. Выключите нагрев. Попробуйте, при желании можете добавит сахар или какие-либо ароматные специи.

5. Пусть основа остывает. Тем временем нужно взбить белки до устойчивых пиков. Это значит, что бороздки от венчика не будут исчезать при взбивании. Если миску с хорошо взбитыми белками перевернуть, то белки не выпадут. Взбивайте около 10 минут. Время взбивания будет зависеть от мощности миксера. Сначала взбивайте на небольшой скорости, потом сделайте ее максимальной.
Чтобы белки лучше взбились, добавьте к ним щепотку соли.
6. Взбитые белки добавьте к тыквенному пюре (пусть даже оно будет еще не до конца остывшим, ничего страшного). Аккуратно перемешайте лопаткой тесто.
7. Форму для выпечки застелите пергаментной бумагой и вылейте в нее получившееся тесто.
8. В заранее разогретую до 180 градусов духовку поставьте запеканку выпекаться на 30 минут до появления румяной корочки.

9. Готовую запеканку нельзя разрезать в горячем виде, потому что она будет еще слишком мягкая. Нужно подождать, пока она остынет и приобретет нужную структуру. После этого разрезайте и подавайте к столу.

Рецепт тыквенной запеканки с творогом
Такая запеканка смотрится очень красиво, так как в ней не просто смешаны все ингредиенты, а присутствуют два слоя: творожный и тыквенный. Десерт получается очень нежным, прямо, как суфле, тает во рту.
Если любите тыкву, обязательно приготовьте эту полезную запеканку по данному рецепту. А если к ней добавить нижний слой из песочного теста — получится открытый пирог, сытный и вкусный.
Ингредиенты:
творожный слой:
- творог — 500 гр.
- яйца — 2 шт.
- сахар — 3 ст.л.
- кефир — 2 ст.л.
- манная крупа — 3 ст.л.
овощной слой:
- тыква — 1 кг
- яйца — 2 шт.
- сахар — 5 ст.л. (по вкусу, зависит от сладости основного продукта)
- манная крупа — 6 ст.л.
Приготовление:
1. Тыкву нарезать дольками. Удалить семечки и срезать кожуру. Далее нарежьте дольки на небольшие кусочки.
2. Духовку разогрейте до 180 градусов. Противень застелите фольгой, выложите тыкву и накройте ее сверху фольгой. Запекайте около 30 минут до мягкости. После этого дайте овощу остыть.
3. Тем временем приготовьте творожный слой для запеканки. В миску положите творог, вбейте к нему 2 яйца, налейте 2 столовые ложки кефира, добавьте манку, а также положите сахар по своему вкусу. Всю массу перемешайте с помощью погружного блендера, чтобы получилась нежная однородная консистенция.
4. Дайте творожной основе постоять 10-15 минут, чтобы манка разбухла.

5. Когда тыква остынет, превратите ее в пюре тем же блендером. Затем добавьте в нее 2 яйца, сахар по вкусу и манку. Манки может понадобиться меньше или больше, это будет зависеть от сочности основного ингредиента.
6. Форму для выпекания или противень застелите пергаментной бумагой и немного смажьте растительным маслом. Выкладывайте запеканку слоями. Первый слой — половина творожной основы, второй слой — половина тыквенной начинки, третий слой — опять творог, четвертый слой — тыква.
7. Выпекайте при 180 градусах 40 минут.

8. Запеканке обязательно нужно дать остыть в форме, потому что в горячем виде она не плотная. После остывания уже можно доставать из формы, разрезать и кушать. Получается очень нежное и вкусное блюдо.

Цукаты из тыквы в домашних условиях
Для любителей конфет есть домашний ответ из натуральных продуктов — цукаты из тыквы. В готовом виде они получаются в меру сладкими, овощного вкуса не ощущается, похожи на мармелад. Попробуйте приготовить такую вкусняшку у себя на кухне вместо магазинных конфет.
Ингредиенты:
- тыква — 400 гр.
- лимон — 1/2 шт.
- вода — 500 мл
- сахар — 500 гр.
- сахарная пудра — по вкусу
Приготовление цукатов:
1. Тыкву, как обычно, очищаем от кожуры и семечек. Нарезаем кусочками, толщиной около 5 мм.
2. Наливаем в кастрюлю пол-литра воды. В эту воду нарежьте лимонную кожуру, только желтую часть, без белого. Это важно, потому что белая часть даст сильную горечь.
3. Из лимона выдавите хорошо сок в воду. Очень хорошо сок выжимается, если лимон немного подогреть в микроволновке.
4. Насыпьте в воду сахар и поставьте на огонь. Дайте сиропу закипеть, помешивайте, чтобы сахар растворился.

5. В кипящую воду положите нарезанную тыкву, доведите до кипения и проварите 5 минут. После этого снимите кастрюлю с огня. Дайте цукатам остыть до температуры 50-60 градусов. Затем опять доведите до кипения и проварите 5 минут. Снова немного охладите и опять 5 минут проварите. Всего варите по такой технологии 3 раза.
6. После третьей варки отставьте заготовку в сторону и дайте ей полностью остыть.
7. Слейте сироп, а тыкву оставьте в дуршлаге, чтобы хорошо стекла вся жидкость.
8. Противень застелите пергаментом и выложите на него кусочки.
9. Чтобы получились цукаты, тыкву надо подсушить. Оставьте будущие цукаты в сухом месте на трое суток. В некоторых рецептах цукаты сушат в духовке. Только в этом случае придется сушить на небольшом нагреве в течении нескольких часов, при этом следить, чтобы цукаты не пригорели. Естественное высыхание хоть и длится дольше, но все же полезнее и экономней.

10. Через 3 дня цукаты можно есть, они подсохли и стали похожими на мармелад с тонким лимонным ароматом. По желанию их можно посыпать сахарной пудрой.
Не переживайте, что в рецепте указано много сахара. Тыква при варке возьмет в себя нужное количество, лишний сахар останется в сиропе. Сам же сироп можете вылить или использовать для приготовления других рецептов.

Открытый тыквенный пирог на песочном тесте
Тарт — это открытый пирог, который делают из песочного теста. Начинки могут быть самыми разными, из любых ягод, фруктов, кремов. В этом же рецепте начинка будет тыквенная. Любители этого овоща — не проходите мимо, сейчас будет дан пошаговый рецепт этого вкусного десерта.
Ингредиенты:
песочное тесто:
- мука — 300 гр.
- охлажденное сливочное масло — 200 гр.
- сахар — 100 гр.
- соль — щепотка
- яичные желтки — 2 шт.
- холодная вода — 2 ст.л.
начинка:
- тыква — 800 гр. (в чищенном виде)
- оливковое масло — 50 мл
- соль — щепотка
- сахар — 150 гр. (можно меньше по вкусу)
- сливки 20% — 100 гр.
- яйца — 2 шт.
- мука — 1 ст.л.
Сливки и сахар можно заменить на сгущенное молоко. Также можно добавить апельсиновую или лимонную цедру.
Приготовление:
1. Сначала нужно замесить песочное тесто для тарта. В миску просейте 300 гр. муки. К муке добавьте масло, порезанное на кусочки. Разотрите масло с мукой, чтобы получилась жирная крошка.
2. В эту крошку добавьте сахар и соль, перемешайте.
3. Введите жидкие ингредиенты: яичные желтки и воду. Быстро замесите тесто, чтобы оно стало однородным. Заверните готовое тесто в пищевую пленку и положите в холодильник отдыхать на 30 минут.

4. Уже традиционно отрежьте у тыквы кожуру и удалите семена. Нарежьте этот овощ на небольшие кусочки. Их нужно будет предварительно запечь, поэтому чем меньше куски, тем быстрее они приготовятся.
5. Сложите на противень тыкву, посолите ее немного и полейте оливковым маслом.
6. Запеките в разогретой до 200 градусов духовке в течение 15 минут.
7. Запеченную тыкву превратите в пюре с помощью погружного блендера и дайте ей остыть.
8. Охлажденное тесто достаньте из холодильника. Возьмите подходящую круглую форму, руками распределите по ней равномерно тесто, сформировав борта.
9. Наколите тесто вилкой по всей поверхности, чтобы оно не подходило при выпечке.

10. В остывшую тыкву вбейте яйца, положите сахар, муку, сливки. Блендером взбейте начинку до однородного состояния.
11. Налейте начинку в форму до самого края.
12. Выпекайте пирог при температуре 180 градусов 30 минут. Готовность проверяйте зубочисткой.

13. Дайте пирогу остыть, затем аккуратно достаньте его из формы. Разрезайте и наслаждайтесь этим прекрасным блюдом.

Вот такие отличные десерты из тыквы получаются. Готовьте с хорошим настроением и все у Вас будет вкусно!
russkajakrasota.ru




 2015 Mar;35(2):198-204.
2015 Mar;35(2):198-204. Болезнь Грейвса — наиболее частая причина гипертиреоза. Исследователи полагают, что болезнь Грейвса вызывается антителами, которые слишком сильно стимулируют щитовидную железу. Эта чрезмерная стимуляция вызывает избыточное производство гормона щитовидной железы. Болезнь Грейвса классифицируется как аутоиммунное заболевание (нарушение функции иммунной системы организма).Заболевание чаще всего встречается у женщин молодого и среднего возраста и, как правило, передается по наследству.
Болезнь Грейвса — наиболее частая причина гипертиреоза. Исследователи полагают, что болезнь Грейвса вызывается антителами, которые слишком сильно стимулируют щитовидную железу. Эта чрезмерная стимуляция вызывает избыточное производство гормона щитовидной железы. Болезнь Грейвса классифицируется как аутоиммунное заболевание (нарушение функции иммунной системы организма).Заболевание чаще всего встречается у женщин молодого и среднего возраста и, как правило, передается по наследству. Симптомы токсического узлового зоба не включают выпученные глаза или проблемы с кожей, как при болезни Грейвса. Причина токсического узлового зоба неизвестна.
Симптомы токсического узлового зоба не включают выпученные глаза или проблемы с кожей, как при болезни Грейвса. Причина токсического узлового зоба неизвестна. Тест, в котором используется радиоактивное вещество для создания изображения щитовидной железы.
Тест, в котором используется радиоактивное вещество для создания изображения щитовидной железы.
 61 54
61 54  61
61  61
61  61
61  61
61  61
61  54
54  54
54  61
61  61
61  54
54  54
54  61
61 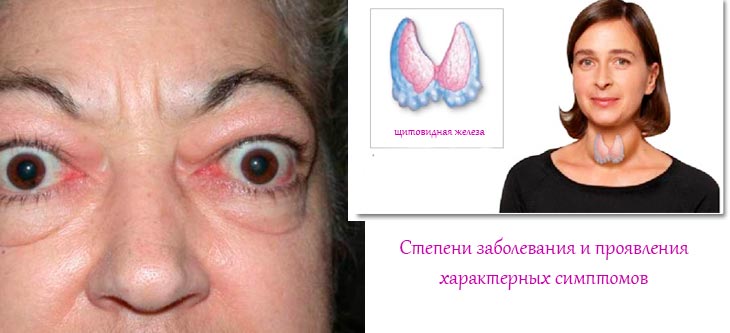 61
61  Исследования in vitro и in vivo. 61
Исследования in vitro и in vivo. 61  61
61  61
61  61
61  61
61  61
61 






















