Диагноз энцефалопатия у детей стал ставиться все чаще, что очень пугает тысячи родителей. Это заболевание действительно является весьма серьезным и требует неотложного начала комплексного лечения во избежание различных осложнений. Своевременное начало адекватной терапии может привести к полному выздоровлению ребенка, если же добиться этого не удается, под наблюдением врачей состояние можно стабилизировать, уменьшить вероятность серьезных последствий для малыша.


Содержание статьи
Что это?
Поставленный врачом диагноз энцефалопатия может ставить в тупик родителей, которые не знают, что это такое. Этот термин подразумевает целую группу заболеваний мозга ребенка, не связанных с воспалительными процессами. Это диффузное расстройство развивается под воздействием различных причин и заключается в повреждении мозговых клеток.
Энцефалопатия у детей может развиваться как внутриутробно, так и в процессе жизни. В зависимости от этого различают врожденную (перинатальную) или приобретенную формы заболевания.
Перинатальная энцефалопатия может развиваться с 28 недель беременности и до 7 суток с момента рождения ребенка (а у недоношенных детей до 28 дней). Если при обнаружении первых же признаков болезни начато грамотное комплексное лечение, в 90% случаев удается купировать абсолютно все симптомы и избежать последствий, проявляющихся во взрослом возрасте.


Вне зависимости от формы заболевания и времени, когда оно проявилось, детскую энцефалопатию лечат под контролем врача-невролога.
Причины развития заболевания
Энцефалопатия у новорожденных возникает часто в процессе внутриутробного развития или же в момент родов. Однако и у подросших детей болезнь может развиваться под воздействием самых разных причин. Самыми частыми причинами появления заболевания у новорожденных считаются:
- Ранняя беременность.
- Наследственные заболевания.
- Инфекции во время беременности.
- Патологии беременности, в том числе токсикоз, угрозы преждевременных родов или выкидыша.
- Прием некоторых медикаментов.
- Недоношенность.
- Патологии родового процесса и травмы во время родов.
Нередко достоверно выяснить причину развития перинатальной энцефалопатии не удается.

 У детей более старшего возраста энцефалопатия возникает вследствие некоторых инфекционных заболеваний (например, краснухи), травм головы или токсических воздействий на центральную нервную систему.
У детей более старшего возраста энцефалопатия возникает вследствие некоторых инфекционных заболеваний (например, краснухи), травм головы или токсических воздействий на центральную нервную систему.
Виды заболевания

 Детскую энцефалопатию делят в первую очередь на перинатальную (проявившуюся сразу после рождения) и резидуальную (ее симптомы появляются у детей более старшего возраста, нередко в возрасте после трех лет). В зависимости от повреждающего фактора выделяют такие виды энцефалопатии новорожденных:
Детскую энцефалопатию делят в первую очередь на перинатальную (проявившуюся сразу после рождения) и резидуальную (ее симптомы появляются у детей более старшего возраста, нередко в возрасте после трех лет). В зависимости от повреждающего фактора выделяют такие виды энцефалопатии новорожденных:
- сосудистая. Аномалии или заболевания сосудов, нарушающие нормальное кровоснабжение мозга;
- дисциркуляторная. Заключается в застоях крови в головном мозге из-за нарушения ее оттока;
- посттравматическая. Развивается в результате травм, в том числе родовых;
- мелкоочаговая лейкоэнцефалопатия. Поражения клеток мозга возникают из-за перенесенного менингита или энцефалита;
- токсическая. Заключается в воздействии на мозговые клетки различных токсических веществ, в том числе при гемолитической болезни и прочих видах желтухи новорожденных;
- гипертензивная. Происходит повреждение нейроцитов из-за частого повышения артериального давления, а также при нарушениях функций почек и надпочечников;
- энцефалопатия Вернике. Развивается вследствие значительного недостатка витаминов группы В, что приводит к гибели мозговых клеток из-за недостатка их питания.


Нередко это заболевание может иметь сразу несколько причин развития. Лечение энцефалопатии зависит от того, что повлияло на ее возникновение, поэтому врачи первым делом стараются максимально точно определить, что же послужило причиной развития болезни.
Симптомы энцефалопатии
Разнообразие симптомов заболевание обусловлено широким спектром возможных патологий нервной системы. Наиболее специфичными признаками энцефалопатии у младенцев считаются:
- Поздний или слишком слабый первый крик при родах.
- Отсутствующий сосательный рефлекс.
- Плохой сон (чрезмерная сонливость или, напротив, бессонница в ночное время суток), частые беспокойства и непрерывный плач.
- Нарушения сердцебиения.
- Гипо- или гипертонус мышц.
- Запрокидывание головы.
- Внутричерепное давление.
- Косоглазие.
- Срыгивания во время или сразу после еды.
- Снижение памяти и познавательной функции.
- Гиперактивность и неуправляемость или противоположное состояние — заторможенность.
Признаки энцефалопатии могут быть как ярко выраженными, так и едва заметными, поэтому крайне важно наблюдение ребенка у невролога. Выраженность симптомов напрямую зависит от локализации органического поражения головного мозга у детей, а также от его объема, а также от других заболеваний, которые есть у ребенка, его возраста и степени зрелости нервной системы.
При усугублении энцефалопатии признаки заболевания становятся более серьезными – у ребенка могут начаться обмороки, головокружения, нарушения интеллекта, мышления и памяти, а также общая задержка развития.
Возможные осложнения заболевания
Благодаря возможностям современной медицины, большинство случаев детской энцефалопатии поддается лечению с последующим полным выздоровлением. Но в случае наличия слишком большого количество пораженных мозговых клеток, отсутствии терапии или невозможности устранить фактор, негативно влияющий на мозг, высока вероятность развития различных последствий. Наиболее частыми осложнениями являются:
- мигрени;
- астенический синдром;
- неврозы;
- гидроцефалия;
- эпилепсия;
- патологии глаз;
- трудностям социальной адаптации;
- ДЦП;
- депрессии и другие патологии эмоциональной сферы;
- развитие шизофрении в период взрослости;
- слабоумие.
Последствия могут быть как незначительными, так и очень серьезными, которые повлекут за собой немалые проблемы во взрослой жизни. Поэтому крайне важно наблюдать за состоянием ребенка и при малейших подозрениях на энцефалопатию пройти полное обследование и при подтверждении диагноза начать лечение.
Диагностика

 Грамотный подход при диагностике позволяет в максимально короткие сроки определить наличие или отсутствие этой серьезной болезни. Энцефалопатия головного мозга диагностируется у детей с помощью лабораторных и инструментальных методов, а также при консультациях со специалистами. При подозрении на заболевание проводятся:
Грамотный подход при диагностике позволяет в максимально короткие сроки определить наличие или отсутствие этой серьезной болезни. Энцефалопатия головного мозга диагностируется у детей с помощью лабораторных и инструментальных методов, а также при консультациях со специалистами. При подозрении на заболевание проводятся:
- Анализы крови: общий, биохимия, на токсины, оксигемометрия.
- Общий анализ мочи.
- Исследование спинномозговой жидкости.
- Нейросонография.
- ЭЭГ.
- Допплерография.
- Магнитнорезонансная ангиография.
- Консультации невролога, офтальмолога, психолога.
Диагноз ставят только на основе полного обследования ребенка.
Как лечится детская энцефалопатия?
При своевременной диагностике энцефалопатия новорожденных успешно лечится при соблюдении всех назначений и рекомендаций врача. Важной задачей лечения является устранение факторов, воздействующих на мозг, а также восстановление нормального функционирования поврежденных мозговых клеток.


В зависимости от тяжести заболевания лечение энцефалопатии у детей может проходить как амбулаторно, так и в условиях стационара. При серьезных повреждениях мозговых структур терапия обязательно проводится под постоянным наблюдением врачей – требуется госпитализация. Лечение может быть весьма длительным.
Способы лечения выбираются исходя из степени тяжести болезни и комплекса симптомов у ребенка. Помимо основного курса лечения ребенку может понадобиться искусственная вентиляция легких, питание с помощью зонда, а также гемодиализ.
Медикаментозная терапия может заключаться в приеме:
- нейропротекторов (ноотропы, а также аминокислоты), которые призваны восстановить структуру мозга и предотвратить негативное воздействие на нейроны;
- препараты для улучшения кровоснабжения мозга;
- витамины группы В, которые помогают улучшить обменные процессы в мозговых клетках;
- транквилизаторы и седативные лекарственные препараты;
- медикаментозные средства устраняющие симптомы (снимающие гипертонус мышц, судороги, исправляющие двигательные дисфункции).
В зависимости от назначенных препаратов и возраста ребенка могут использоваться различные методы введения лекарств – внутримышечно и внутривенно, энтерально, а также с помощью электрофореза.
В дополнение к медикаментозному лечению может быть показано использование физиотерапевтических процедур, также при энцефалопатии часто назначается лечебная физкультура, массаж, фитотерапия. По окончании лечения ребенку показаны занятия плаванием с опытным инструктором.


В особенно тяжелых случаях может применяться и хирургическое вмешательство, заключающееся в проведении операции с целью улучшения кровообращения мозга.
Параллельно с любым назначенным лечением важно организовать ребенку правильное и сбалансированное питание, регулярные прогулки на свежем воздухе. Также важно нормализовать режим дня с регулированием сна и бодрствования.
Детям с энцефалопатией очень полезно периодически принимать витаминные комплексы, особенно препараты витаминов группы В. Выбор принимаемых препаратов лучше доверить лечащему врачу.
Эффективность лечения повреждений мозга у новорожденного зависит от своевременности постановки диагноза, назначения полноценного и комплексного лечения в соответствии с существующими проблемами, а также строгого выполнения всех рекомендаций специалистов. В таком случае большинство детей имеет благоприятные прогнозы на выздоровление без развития последствий во взрослом возрасте.
Профилактика энцефалопатии
Существует ряд профилактических мер, которые направлены на предупреждение развития энцефалопатии и ребенка. К ним относятся:
- Своевременное и адекватное лечение любых инфекционных заболеваний во время беременности и у родившегося ребенка.
- Предупреждение развития гипоксии плода.
- Действия по защите новорожденного от токсических веществ.
Такие меры позволяют существенно снизить вероятность развития заболевания у новорождённого.
Диагностирование у новорожденного энцефалопатии может стать настоящей трагедией для родителей. Но повреждения нервной системы при таком заболевании часто не становятся приговором для ребенка, так как абсолютное большинство проявлений болезни можно вылечить, строго следуя инструкциям врачей. А при раннем обнаружении таких проблем у новорожденного, есть высокие шансы на полное выздоровление.


Родители, у детей которых выявлена энцефалопатия головного мозга, хотят знать, что это такое и почему она развивается у ребенка. Данная патология действительно очень серьезная. Чтобы избежать осложнений, необходимо как можно раньше начать лечение, которое даст шанс маленькому человеку на выздоровление. Если же здоровье полностью восстановить не удастся, то терапия поможет стабилизировать состояние малыша и уменьшить вероятность тяжелых последствий.
Что это за патология
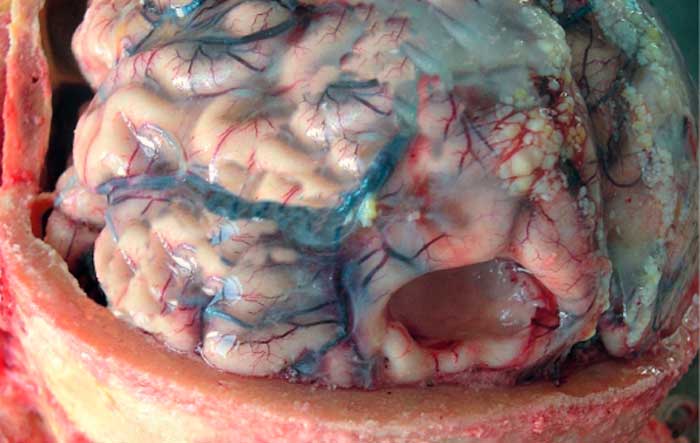

Энцефалопатия головного мозга у новорожденных – это целый ряд патологических состояний, при которых здоровые ткани мозга заменяются дистрофическими, что ведет к различным нарушениям в работе главного органа нервной системы. Энцефалопатия повреждает нейроны головного мозга как в утробе матери, так и в процессе жизни. Поэтому специалисты разделяют патологию на врожденную (перинатальную) и приобретенную.
Перинатальная энцефалопатия может возникнуть с 28 недели беременности и на протяжении недели после появления малыша (у глубоко недоношенных младенцев в течение 28 дней после рождения). Но впадать в отчаяние не нужно. Своевременно выявленное расстройство и грамотное лечение позволяют купировать все симптомы и полностью избежать осложнений, проявляющихся в будущем.
Не зависимо от вида энцефалопатии и периода, когда она была выявлена, за лечением и состоянием ребенка постоянно наблюдает невролог.
Причины развития патологии

У младенцев энцефалопатия развивается по разным причинам, но у большинства она является результатом негативного воздействия гипоксии, которая возникает на разных стадиях внутриутробного развития плода.
Вызвать кислородное голодание мозга во внутриутробном периоде могут:
- Угроза невынашивания.
- Хронические заболевания беременной.
- Инфекционные болезни.
- Плацентарная недостаточность хронической формы.
- Вредные привычки будущей мамы.
Также крайне опасны такие ситуации как:
- Заглатывание ребенком околоплодных вод.
- Асфиксия в результате обвития пуповиной.
- Раннее отслоение плаценты.
- Затяжные или, наоборот, быстрые роды.
Кроме этого детская энцефалопатия появляется в результате травмы при родах, недоношенности, наследственных заболеваний. У старших детей расстройство провоцируют травмы головы, нейроинфекционные болезни, влияние токсических веществ.
Классификация


Энцефалопатию, развивающуюся в детском возрасте, разделяют на
- Перинатальную. Проявляется в младенчестве.
- Резидуальную. Признаки и симптомы данной формы энцефалопатии головного мозга у детей выявляются после 3 лет.
В зависимости от провоцирующих факторов заболевания выделяют такие формы:
- Сосудистая, вызванная прогрессирующими заболеваниями артерий и вен, которые нарушают кровоснабжение мозга.
- Дисциркуляторная, связанная с застоем крови и нарушенным оттоком. Зачастую наблюдается у детей, страдающих врожденными патологиями церебральных сосудов, вирусными болезнями, осложненными сепсисом, эндокринными нарушениями со стойкими изменениями сосудистого строения. В группу риска входят дети, чьи мамы при беременности употребляли алкоголь или наркотические средства.
- Посттравматическая, развивающаяся после перенесенной травмы головы, включая родовую. Тяжесть данного заболевания напрямую зависит от интенсивности симптомов патологии, возраста ребенка, проблем с сосудами. В основном проявляется головокружениями и головными болями. Характеризуется нарушениями сна, слабостью, перепадами настроения.
- Токсическая, вызванная отравляющими веществами, в огромном количестве накопленными в крови с поражением клеток мозга. Например, при возникновении патологической желтухи у новорожденных, когда билирубин, образующийся при распаде фетального гемоглобина, не расщепляется ферментами печени, а преобразуется в ядовитые элементы и попадает в мозг, разрушая клетки нервной системы. Зачастую желтуха в такой форме возникает из-за прогрессирующей болезни крови, несовпадения групп крови мамы и малыша, аномального строения печени и желчных протоков, заражения гепатитом или токсоплазмозом.
- Гипертензивная, при которой нарушение функций почек и надпочечников, а также устойчивое высокое кровяное давление приводит к диффузным изменениям, повреждающим клетки нервной системы.
- Энцефалопатия Вернике. Развивается вследствие дефицита витаминов группы B, что служит причиной недостаточного питания нейронов и их неминуемого разрушения.
- Эпилептическая энцефалопатия развивается при эписиндроме прогрессирующего типа. На фоне учащения судорожных приступов погибают нейроны, формируя дополнительные очаги эпиактивности, которые фиксируются электроэнцефалограммой.
Симптоматика детской энцефалопатии


Так как резидуальные и перинатальные изменения головного мозга поражают любой его участок, отвечающий за разные функции и органы, то и признаки патологии могут проявиться по-разному. Выраженность патологических проявлений зависит от:
- Места расположения и размеров поврежденной ткани мозга.
- Главной причины и продолжительности ее повреждающего влияния на мозговые структуры.
- Сопутствующих болезней или их отсутствия.
- Возраста пострадавшего и зрелости его нервной системы.
Специфическими симптомами энцефалопатии у грудничков являются:
- Слабый сосательный рефлекс.
- Беспокойность, возбудимость, чуткий сон.
- Мышечный гипо- или гипертонус.
- Монотонный плач.
- Недобор веса.
- Запрокидывание головы.
- Срыгивание фонтаном.
- Заторможенность или, наоборот, гиперактивность.
- Выпирание или западание родничка.
- Высокое внутричерепное давление.
- Страбизм.
Врожденная энцефалопатия, развивавшаяся еще в утробе либо появившаяся сразу после родов, может выражаться не явно. Болезнь будет ярче проявляться во взрослой жизни, поэтому очень важно начать лечение как можно раньше. Признаки резидуальной энцефалопатии проявляются сонливостью днем, постоянной усталостью, снижением интеллекта.
Кроме этого у ребенка можно встретить такие отклонения:
- Плохая память.
- Частые обмороки.
- Судороги, тики, вздрагивания, замирания.
- Невнятность речи.
- Паралич, паркинсонизм.
- Внезапные головные боли.
Диагноз «резидуальная энцефалопатия» предполагает нарастание симптоматики, которая приобретает постоянный характер. С каждым днем патология станет проявляться все сильней, что негативно отразится на физическом состоянии и интеллектуальном развитии ребенка.
Важно! Органическое поражение мозга может развиваться сразу из-за нескольких факторов-провокаторов. Поэтому лечение энцефалопатии во многом зависит от того, будут ли они вовремя найдены и максимально устранены. Если не провести диагностику и не начать терапию, то дистрофические изменения в клетках мозга, разрыв связей между нейронами и последующее их разрушение будут прогрессировать и приведут к необратимым отклонениям в ЦНС.
Диагностика

Заболевания, затрагивающие мозговые ткани, диагностируются лабораторными и инструментальными методами. Если у доктора есть подозрение, что у маленького пациента развилась резидуальная или перинатальная энцефалопатия головного мозга, он разъяснит родителям что это такое, и какие действия необходимо предпринять.
Как можно скорее нужно провести обследование ребенка:
- Сдать общие анализы крови и мочи.
- Исследовать цереброспинальную жидкость.
- Пройти нейросонографию (если это грудничок до года).
- Пройти электроэнцефалограмму (чтобы проверить грудничков, как и детей до 3 лет ее проводят во сне).
- Допплерографию.
- Магниторезонансную томографию.
Обязательно нужно проконсультироваться у эндокринолога, кардиолога, отоларинголога, офтальмолога. Окончательный диагноз ставят только после получения всех результатов обследования.
Как лечат патологию

Данное расстройство является мультиэтиологическим заболеванием, но главная задача медиков – выявить истинные причины при продолжающемся воздействии негативных факторов и максимально их устранить. Лечебные мероприятия направляются на восстановление функций поврежденных нервных клеток мозга. В зависимости от степени тяжести энцефалопатии терапия проводится либо стационарно, либо амбулаторно.
Кроме основного лечебного курса маленькому пациенту может понадобиться гемодиализ, искусственная вентиляция легких, кормление через зонд.
Медикаментозное лечение основывается на приеме:
- Ноотропов, восстанавливающих поврежденные структуры мозга.
- Препаратов, улучшающих кровоциркуляцию.
- Витаминов группы B.
- Транквилизаторов и успокоительных препаратов.
- Симптоматических лекарств, устраняющих неприятные симптомы. Например, противосудорожных препаратов, снимающих судороги и гипертонус.
Медикаменты могут вводиться внутримышечно, капельно, перорально, а также при помощи электрофореза. В особо тяжелых случаях показано оперативное вмешательство для улучшения мозгового кровообращения и восстановления поврежденных связей между нейроцитами. Дополнительно могут назначаться физиопроцедуры:
- Фитотерапия (лечение лекарственными растениями).
- Лечебный массаж, который проводит профессиональный массажист.
- Лечебная физкультура.
Больному ребенку необходимо обеспечить правильное, здоровое питание (если это грудничок, то грудное вскармливание), ежедневные прогулки на улице, четкий режим дня.
Последствия


Современные медицинские технологии и профессионализм талантливых врачей в состоянии помочь большинству пациентов навсегда избавиться от данной патологии мозга и ее неприятных последствий. Но если повреждающего фактора на мозг выявить не получается (а это бывает, когда симптомы болезни проявляются не выражено, и поэтому за врачебной помощью родители обращаются поздно), а количество разрушенных нейронов достигает критической отметки, то высока вероятность развития серьезных осложнений.
Чаще всего пострадавшие дети страдают от:
- Приступов мигрени.
- Астении.
- Неврозов.
- Офтальмологических патологий.
- ДЦП.
- Депрессивных состояний.
Кроме этого энцефалопатия чревата развитием шизофрении, выраженной умственной отсталостью, компенсированным гидроцефальным синдромом, проблемами с социальной адаптацией в старшем возрасте. Эпилептическая энцефалопатия в пубертатном периоде несколько ослабевает, но характеризуется серьезным нейрокогнитивным дефицитом. Осложнения при энцефалопатии у малышей могут слегка повреждать ткани головного мозга, и быть ярко выраженными, что сильно повлияет на качество жизни таких детей в дальнейшем.
Термином «энцефалопатия головного мозга» у детей среди специалистов принято обобщать патологические изменения, произошедшие вследствие различных не воспалительных процессов в структурах этого органа и других частей ЦНС.


Энцефалопатия головного мозга у детей что это
Для того чтобы разобрать в том что такое энцефалопатия головного мозга и какие последствия она может спровоцировать в дальнейшем, для начала требуется выявить причину, из-за которой происходят эти изменения. Чаще всего это состояние у детей развивается в результате дистрофии нейронов головного мозга и их связей вследствие нарушения кровоснабжения этих структур и, как следствие, недостатка кислорода и других питательных веществ, требующихся для нормального функционирования и развития мозговых тканей.
Чаще всего подобным изменениям в головном мозге подвержены дети в последние месяцы внутриутробного развития и дети в 1 год жизни. Несмотря на то что эти периоды крайне важны и любые отклонения и заболевания в это время могут сказаться на дальнейшем формировании организма, не стоит отчаиваться, так как своевременная диагностика энцефалопатии и последующее адекватное лечение, снижает риск развития более тяжелых заболеваний и существенно облегчат состояние малыша.
Если же поражения тканей незначительны, а терапия энцефалопатии оправдала ожидания, то в таком случае происходит полное выздоровление ребенка.
В медицине выделяют несколько видов подобной патологии, которые отличаются друг от друга симптомами и причинами, вследствие которых развилась заболевание. Оттого насколько точно будет определена природа изменений, зависит лечение и прогнозирование возможных последствий в дальнейшем.
Последствия энцефалопатии у малышей
В настоящий момент специалисты выделяют несколько причин, вызвавших подобные изменения в структурах головного мозга малышей. Например, известно, что перинатальная энцефалопатия способна передаваться по наследству от родителей к ребенку. То есть, если в семье уже были случаи развития подобных патологий, то риск ее появления у их детей в разы повышается.
Последствия такого разрушения структур сложно прогнозировать заранее, ввиду того что изучение случаев развития энцефалопатии, часто затрудняется в младенческом возрасте, так как ее проявления менее выражены чем во взрослом состоянии.
Так как в последние дни беременности и первые месяцы жизни ребенка происходит активное развитие головного мозга, самым опасным последствием энцефалопатии в этом возрасте считается нарушение снабжения мозговых тканей питательными веществами, вследствие которого вначале происходит сбой метаболизма, который ведет к повреждению нервных клеток. К сожалению, это часто приводит к отмиранию нейронов и разрушению их связей. В итоге подобные патологические процессы приводят к остановке развития головного мозга и его отделов, что сказывается на функционировании всего организма.
Далее нарушается отток, секреция и циркуляция ликвора в мозговых тканях, что ведет к увеличению размеров черепной коробки и гидроцефалии, которая приводит к гидроэнцефалопатии (поражению, вызванному повышенным давлением ликвора) головного мозга у ребенка.
Однако не стоит отчаиваться, вовремя начатая терапия способна замедлить течение заболевания. Лечение обычно сводится к уменьшению отечности и улучшению мозгового кровообращения.
В любом случае последствия будут зависеть от степени поражения структур головного мозга, и причин, которые вызвали подобные изменения.
Виды энцефалопатии
В зависимости от того в какой момент начал развиваться этот недуг разделяют врожденную и перинатальную приобретенную форму заболевания.
Так, если патологические процессы начали происходить еще во время внутриутробного развития плода, вследствие плохой наследственности, то этот вид заболевания считается врожденным.
В случае если нарушения произошли во время беременности или уже после рождения из-за пагубного влияния некоторых провоцирующих факторов, воздействующих на поступление питательных веществ к структурам головного мозга ребенка то этот вид нарушения считается приобретенным перинатальным.
При этом симптомы обоих форм патологии схожи с признаками нарушения целостности мозговых структур в более взрослом состоянии.
Существует огромное количество причин развития приобретенной энцефалопатии головного мозга у детей, однако, основным провоцирующим фактором принято считать нарушение плацентарного кровотока и недостаточное поступление важных микроэлементов во время внутриутробного развития.
Родовые и последующие травмы провоцируют около 10% случаев резидуальной (возникающей впоследствии негативного воздействия на нейроны) формы патологии, так как в это период нервные клетки головного мозга и их связи особо нежны и требуют осторожного обращения. В этом случае существует большой риск получения черепно-мозговой травмы, последствия и осложнения которой способны проявиться спустя некоторое время.
Дисциркуляторная или токсическая
Этот вид энцефалопатии относится к приобретенным перинатальным формам заболевания и отличается от резидуальной тем, что вызывает структурные изменения в нервных клетках, развивающихся в результате неправильного функционирования кровеносной системы или воздействия токсических веществ, по тем или иным причинам попавших в кровоток.
Основными провоцирующими факторами этого вида энцефалопатии считается:
- нарушение местного или общего кровоснабжения;
- различные аневризмы кровеносных сосудов;
- заражение крови некоторыми паразитарными заболеваниями, например, токсоплазмозом;
- инфицирование вирусами (гепатиты, грипп, вирусная пневмония) с последующими осложнениями;
- лейкоз;
- превышение или недостаток билирубина в крови ребенка.
Проявление патологии начинается с нарушения сна и появления беспричинных капризов, вследствие которых начинает страдать психическое здоровье: изменяется восприятие информации, ребенка становится трудно чем-либо отвлечь, таким образом проявляется псевдоневрастенический синдром.
Далее становятся явными и другие признаки развития расстройства: появляется головокружение, изменяется походка — она делается шаткой и неустойчивой, начинаются проблемы с артериальным давлением, а также в результате плохого кровоснабжения страдают органы слуха и зрения.
Если вовремя не диагностировать заболевание и не начать терапию, то состояние в дальнейшем только ухудшается: появляются частые обмороки, повышенный мышечный тонус, затем начинает страдать вегетативная система: возникают нарушения, составляющие сосудистый генезис, изменяется их лабильность, которая влияет на внимание и запоминание новой информации ребенком.
Перинатальная
Этот вид энцефалопатии развивается в последнем триместре беременности или непосредственно во время родовой деятельности. Причины такого нарушения могут быть различны, так, провоцирующим фактором может быть стресс, некоторые заболевания или травмы, которые получила будущая мать.
В зависимости от причины, признаки развития энцефалопатии различаются, однако, первыми симптомами патологии головного мозга считаются:
- слабый крик новорожденного, который прозвучал с задержкой;
- отсутствие сосательного рефлекса;
- нарушение сна, состояние постоянного беспокойства;
- сбивчивое сердцебиение;
- гипер — или гипотонус мышц;
- частые срыгивания.
Так или иначе, такие дети нуждаются в пристальном внимании со стороны специалистов, и чем раньше будет выявлена причина развития нарушения, тем лучше. Терапия в этом случае обычно направлена на устранение основного заболевания, в качестве вспомогательных методов применяются процедуры, улучшавшие кровоток и обменные процессы.
Если лечение назначено правильное и выполняются все предписания специалистов, то последствия патологии сводятся к нулю, а ребенок на 90—95% избавляется от недуга в течение первого года жизни.
Билирубиновая
Гемолитическое заболевание крови, вызванное несовместимостью групп крови матери и плода, способно спровоцировать билирубинувую форму энцефалопатии головного мозга. Природа этого нарушения заключается в неполной переработке и выведении билирубина печенью заболевшего. В норме, показатель не должен превосходить значение 0,1—0,2 г/литр крови, если происходит превышение, то наступает токсическое отравление структур головного мозга, появляется желтушность кожных покровов и слизистых.
Подобное нарушение может быть спровоцировано массой факторов, основные из которых перечислены ниже:
- заражение крови;
- травмы, полученные во время родов;
- инфицирование токсоплазмозом;
- дисфункция поджелудочной железы матери;
- генетическая предрасположенность;
- внутриутробная желтуха.
Эта форма заболевания поражает мозжечок, базальные ядра и другие подкорковые структуры головного мозга. Впоследствии нарушается обмен веществ, падает иммунитет, в более тяжелых случаях начинает развиваться дисфункция некоторых внутренних органов.
Специалисты выделяют 3 фазы билирубиновой энцефалопатии:
- На начальной стадии отмечаются все признаки отравления: тошнота, слабость, гипотонус, появляются частые срыгивания и рвота.
- Вторая стадия, напротив, характеризуется гипертонусом мышц рук и шеи ребенка, появляется болезненность в области суставов, повышается температура тела, нарушается дыхание.
- Следующая стадия начинается с ложного облегчения, которое быстро сменяется возвратом всех признаков поражения головного мозга в усиленной форме, которые способны привести к церебральному параличу, перенапряжению мышц спины, закатыванию глаз.
Лечение энцефалопатии у детей
Терапия подобных патологий начинается со всевозможных методов обследования структур головного мозга с целью определить причину этих изменений. Обычно состоит из комплекса специальных процедур, способных улучшить мозговое кровообращение, нормализацию артериального давления и подавления состояний, которые способны спровоцировать судорожный синдром.
Основные процедуры при этом заключаются в проведении:
- гемодиализа (очищения от токсических веществ) крови;
- гемоперфузии;
- младенец переводится на специальное питание;
- при необходимости проводится искусственная вентиляция легких;
- назначается рефлексотерапия и специальный массаж.
Медикаментозное лечение этого состояния направлено на улучшение и активацию метаболизма головного мозга. При этом обычно назначаются различные ноотропы, аминокислоты, липотопы и комплексная витаминотерапия.
Также применяются препараты, способные облегчить ПЭП (перинатальную энцефалопатию) головного мозга новорожденных: сосудорасширяющие лекарства (папаверин, никотиновая кислота или витамин РР), расслабляющие и успокоительные (глицин, элениум), а также различные допустимые в этом случае анальгетики.
Видео: Лечение энцефалопатии у детей
признаки и симптомы, как лечить и последствия
Энцефалопатией называют патологии мозга с дистрофическими изменениями тканей, вызванные невоспалительными причинами. Перинатальную энцефалопатию (ПЭП) диагностируют у новорожденных. Заболевание возникает в утробе, вследствие родовых травм или в первые дни жизни, то есть в перинатальный период. ПЭП – следствие воздействия на ЦНС плода или новорожденного негативных внешних факторов или недополучения питательных веществ от матери.
Что называют энцефалопатией у грудничка
С медицинской точки зрения ПЭП – не диагноз. Понятие энцефалопатия обозначает дисфункции работы мозга, которые выражаются в различных синдромах, состояниях, задержках физического, психомоторного развития. Основная причина – гибель клеток головного мозга, нейронов. Эти синдромы отличает схожесть симптомов, причин, по которым они возникают.
Энцефалопатию вызывают токсические, травматические, метаболические факторы. Ведущую роль играет гипоксия – недостаток кислородного питания при внутриутробном развитии или нарушения дыхательных функций у новорожденного. Факторы часто накладываются, усиливают действие друг друга. Нередко ПЭП остается неуточненной – выяснить причины не удается.
Основные причины
На формирование ЦНС у новорожденного оказывает влияние целый ряд факторов. Рассмотрим основные причины развития энцефалопатии у новорожденных.
Антенатальные и интранатальные инфекции
Опасность для плода представляет инфицирование матери. Патогенная флора при ветрянке, кори, а также ОРВИ, простудах и других инфекциях отравляет организм женщины и передается плоду. Интранатальные инфекции новорожденный получает при родах. Опасность инфицирования увеличивается при вагинальных кровотечениях, стимуляции родов и регионарной аналгезии.


Травматические поражения плода
При родовспоможении нередко страдают головной и спинной мозг, периферические нервы у новорожденного. Все виды травм, особенно внутричерепные, вызывают ПЭП.
Хронические заболевания матери
Патологии сердечно-сосудистой системы, почек, эндокринные заболевания, включая сахарный диабет, негативно влияют на плод при внутриутробном развитии.
Затруднения в раскрытии родовых каналов
Затяжные роды способствуют инфицированию, при использовании акушерских инструментов младенец нередко получает родовые травмы. Опасны также преждевременные и стремительные роды.
Чрезмерный вес плода
Риск развития энцефалопатии возрастает, если новорожденный слишком велик. Увеличивается опасность длительных родов, необходимости использования инструментов, разрывов и инфицирования.


Важно: подготовка женщины к беременности, забота о здоровье, соблюдение рекомендаций врача защитит плод от гипоксии и развития энцефалопатии.
Осложнения
Патологическое течение беременности с угрозой выкидыша, гестозом, ранним или поздним токсикозом увеличивает риск развития внутриутробной энцефалопатии. Риск возрастает у слишком молодых или старых женщин.
Экология
Токсическое влияние условий внешней среды – загрязненная территория, длительное нахождение беременной во вредных условиях, в том числе рядом с курильщиками, опасно для плода. Токсины с кровью попадают к плоду, нарушая формирование ЦНС.
Классификация
По способу приобретения энцефалопатии делят на две группы – врожденные и приобретенные.


Врожденная
Врожденная или перинатальная энцефалопатия – это болезнь, которая развивается в перинатальном периоде (с 22 недели беременности до недели после рождения младенца). Определяется и выявляется в первые месяцы жизни.
Приобретенная
Приобретенной энцефалопатией страдают, в основном, лица среднего и старшего возраста. Причины данной патологии различны, но в основе лежат постгипоксические состояния, то есть кислородная недостаточность и обменные нарушения мозговых клеток.
Разновидности
Энцефалопатии классифицируют по виду негативного воздействия на мозг, причинам, которые вызвали заболевания, и характеру повреждений нервных клеток.
Гипоксически-ишемическая
Заболевание этого вида возникает из-за продолжительной гипоксии плода и развивающегося нарушения кровоснабжения мозга. Диагностируется сразу после рождения. Относится к перинатальному виду энцефалопатий. Основные симптомы у новорожденных – гипервозбудимость, нарушения сна, замедленное развитие, беспокойство.


Билирубиновая
Развитие энцефалопатии связано с увеличением содержания в крови непрямого билирубина. Сопровождается ядерной желтухой. Младенец вялый, апатичный, развивается синдром угнетения. Рефлексы слабые, со склонностью к угасанию. Часто спровоцирована гемолитической болезнью.
Эпилептическая
Вызывается патологическими изменениями структур мозга. Энцефалопатия сопровождается эпилептическими припадками с судорогами, выгибаниями тела. Нервные клетки в поврежденных очагах мозга гибнут, вызывая поведенческие и интеллектуальные отклонения у ребенка.
Резидуальная
Энцефалопатию резидуального вида вызывают разные виды инфекции, травмы, полученные в родах. У ребенка развиваются множественные неврологические отклонения, часто фиксируется головная боль, наблюдается отставание в психомоторном развитии.


Сосудистая
Развитию сосудистой энцефалопатии способствуют врожденные или развившиеся изменения сосудов мозга, недостаточность кровообращения. За счет этого структура мозга изменяется. У ребенка наблюдаются признаки внутричерепной гипертензии, частые смены настроения, поведения, нестабильность психики, мигрени.
Токсическая
Возникает при длительном воздействии на мозг токсинов разного вида. Энцефалопатия часто развивается после ядерной желтухи. Сопровождается множественными признаками отклонения в работе разных органов и систем у ребенка, развитием судорог, эписиндрома.
Посттравматическая
Провокатором этого вида энцефалопатии служат родовые травмы при акушерских действиях. Тяжесть зависит от степени негативного воздействия на мозг и периферические нервы. Признаки – вестибулярные нарушения, выраженные задержки развития, головная боль, расстройства сна и поведения.


Степени тяжести
Степень тяжести энцефалопатии отражает особенности нарастания симптомов и последствия для мозга и всего организма.
Легкая
При незначительных повреждениях мозга фиксируют слабую степень ПЭП. Симптоматика невыраженная, заболевание определяют по анализам и исследованиям мозга. При своевременном лечении улучшение наступает быстро, последствий и осложнений не вызывает.
Средняя
Симптомы энцефалопатии средней тяжести проявляются как временные явления, не постоянно. У ребенка наблюдаются расстройства поведения, ослабление рефлексов (сосательный, глотательный, другие). При аппаратных исследованиях мозга фиксируются очаги повреждений, кровоизлияния.
Тяжелая
При тяжелой стадии ПЭП новорожденный ослаблен, наблюдается угасание рефлексов, множественные отклонения в поведении. Грудничок отказывается от груди, не реагирует на раздражение или гипервозбудим. При любом качестве лечения остаются осложнения в виде задержек развития, расстройств поведения. Дети часто остаются инвалидами.


Сопутствующие синдромы
Нарушения работы мозга проявляются у новорожденных при ПЭП в виде синдромов и расстройств поведения.
Гипертензионно-гидроцефальный
Этот синдром фиксируется при внутричерепной гипертензии, избытке жидкости в структурах мозга. У грудничка быстро растет голова из-за нарастания гидроцефалии, часто раскрывается и уплотняется родничок, рефлексы ослабевают, фиксируется симптом Грефе.
Спинномозговая жидкость не может покинуть мозг из-за нарушений кровотока.
Синдром двигательных нарушений
Синдром характеризует повышенный или пониженный тонус мышц, непроизвольные сокращения мышц (дистония). Малыш принимает неестественные позы, остается в них продолжительное время. Нарушены реакции на свет, звук, прикосновения. Грудничок часто кричит, но эмоциональной окраски у плача нет.
Гипервозбудимость
К наиболее частым синдромам ПЭП относится гипервозбудимость. Грудничок чрезмерно активен, мышцы постоянно в повышенном тонусе, все реакции преувеличены. Ручки и ножки сжаты, часто фиксируются судороги, тремор подбородка, нистагм, бессонница. Малыш ненадолго засыпает, быстро и с плачем пробуждается.
Судорожный
Судороги могут носить местный характер (дрожание глаз, подбородка) или генерализованный, когда выгибается все тельце. Грудничку трудно удержать пищу, он постоянно и обильно срыгивает, иногда до рвоты. Наблюдаются дыхательные нарушения, апноэ.
Коматозный
Фиксируется после родовых травм и токсического воздействия при значительном поражении мозга. Грудничок полностью теряет способность сосать и глотать, все основные функции организма нарушены.


Синдром вегето-висцеральных нарушений
При этом синдроме фиксируется стойкое нарушение работы внутренних органов и систем у новорожденного, вызванное дисфункциями ЦНС. Наряду с внешними проявлениями – нарушением окраски кожных покровов, наблюдаются расстройства дыхания, пищеварения, мочеполовой системы, двигательные дисфункции.
Дефицита внимания и гиперактивности
Синдром характеризует неадекватность поведения – неспособность сосредоточиться, патологическая активность, невнимательность, отсутствие способности к усвоению нового.
Симптомы и внешние признаки у детей до года
Заметить развитие ПЭП у детей можно по ряду признаков, характеризующих заболевание.
Головная боль
Энцефалопатия сопровождается приступообразными или постоянными головными болями, при которых грудничок кричит, не может успокоиться и расслабиться.


Бессонница
Нарушения сна проявляются повышенной сонливостью, нахождением постоянно в полубессознательном состоянии. Часто ребенок не может уснуть, засыпает на несколько минут и просыпается с криком.
Нарушение памяти
Снижается способность к обучению, запоминанию. Грудничок при энцефалопатии медленнее осваивает новые знания и навыки, позже начинает интересоваться игрушками, узнавать близких.
Снижение двигательной активности ребенка
Грудничок позже приобретает способность держать головку, сидеть, ползать. Нарушена двигательная активность, ему трудно координировать движения из-за недостаточности работы мозга.
Фобии
Дети часто страдают навязчивыми страхами – боятся темноты, отсутствия в комнате родителей, шума, яркого света.


Гидроцефалия
У детей до года нередко развивается гидроцефалия из-за скопления в желудочках мозга жидкости. Это выражается в непропорциональном росте головы.
Методы диагностики
Для диагностики ПЭП используются анализы и аппаратные исследования структур мозга и сосудов головы и шеи.
Нейросонография
Исследование проводят грудничкам с рождения через большой родничок. Выявляют скопления спинномозговой жидкости, кровоизлияния, изменения структур мозга.
Ультразвуковая допплерография
УЗ-исследование направлено на изучение состояния сосудов мозга и шеи – проводимости, сужений, изменения структуры, наличие кист и повреждений.


Электроэнцефалография
Аппаратная процедура выявляет активность мозга, скорость прохождения импульсов, наличие патологий строения, состояние сосудов.
Реоэнцефалография
С помощью процедуры выявляют интенсивность кровотока, разделяют органические и функциональные нарушения проводимости вен и артерий мозга, величину пульсового наполнения.
Анализ крови
По анализу крови определяют наличие лейкоцитоза, формы ПЭП, связанные с изменением билирубина.
Как лечить
Раннее лечение ПЭП позволяет значительно снизить вероятность развития осложнений у грудничков и добиться полного восстановления.
При энцефалопатии используют комплексное лечение – лекарственные препараты разных классов и физиотерапию.


Медикаменты
Медикаменты выбирают нескольких основных групп, другие добавляют по симптомам.
Ноотропы
Стимуляторы нейрометаболической деятельности улучшают проводимость нервных импульсов, повышают устойчивость мозга к гипоксии. Для грудничков используют:
- Винпоцетин;
- Пантогам;
- Пирацетам;
- Актовегин.
Препараты назначают курсом, при необходимости заменяют и повторяют лечение.
Вазодилататоры
Для расширения сосудов, улучшения проводимости, расслабления гладкой мускулатуры сосудистых стенок применяют вазодилататоры – Винпоцетин, Циннаризин, Папаверин.


Психолептики
Группа препаратов для подавления психомоторного возбуждения, нормализации гипервозбудимости – Элениум, Валерианахель.
Антиконвульсанты
Для купирования мышечных судорог, дистонии используют антиконвульсанты – Фенобарбитал, Диазепам.
Дополнительные назначения
Остальные медикаменты назначают в зависимости от ведущих синдромов и тяжести состояния. Это анальгетики для купирования болей, спазмолитики, миорелаксанты для снижения напряженности в мышцах. В тяжелых случаях назначают кортикостероиды для улучшения работы надпочечников. Инфузионная терапия восполняет недостаток глюкозы, натрия, магния.
Физиотерапия
Физиотерапевтическое лечение стимулирует метаболизм в тканях мозга, улучшает состояние сосудов.


Электрофорез
Электрофорез с лекарственными препаратами делают для улучшения трофики сосудов и тканей, стимулирования местного иммунитета и метаболизма.
Амплипульстерапия
Аппарат Амплипульс воздействует переменными токами, способствует улучшению проводимости сосудов, питанию мозга.
Фототерапия
Фототерапия показана при значительном повышении билирубина, при желтушности новорожденного. Выполняется непрерывно с перерывом на кормление.


Лечебный массаж
Массаж и гимнастика нормализуют тонус мышц, оказывают общеукрепляющее действие, улучшают кровоснабжение тканей.
Важно: грудничкам, при любой степени тяжести состояния, при ПЭП рекомендовано кормление грудным молоком.
Возможные последствия
Легкая форма ПЭП при правильном лечении заканчивается выздоровлением. При средней и тяжелой форме энцефалопатии у ребенка могут развиться многочисленные осложнения вплоть до инвалидности.
Неврозы
Перенесшие ПЭП груднички чаще других страдают во взрослой жизни неврозами – функциональными расстройствами высшей нервной деятельности.
Эпилепсия
Осложнением ПЭП может стать эпилепсия – хроническое заболевание с припадками и судорогами.


ДЦП
Одно из наиболее опасных последствий ПЭП – детский церебральный паралич – комплекс двигательных расстройств, связанных с поражением головного мозга.
Слабоумие
Органические поражения мозга, вызванные ПЭП, могут привести к развитию слабоумия – нарушению интеллекта, памяти, способности мыслить.
Депрессии
Склонность к депрессивным состояниям – возможное последствие энцефалопатии.
Косоглазие
Возникающее на фоне ПЭП косоглазие может остаться у детей навсегда из-за нарушений работы мозга.


Мигрени
Мигренью с болезненными ощущениями в одной части головы страдают многие дети, переболевшие ПЭП.
Гидроцефалия
Нарушение циркуляции цереброспинальной жидкости в мозговых структурах может сохраняться как осложнение энцефалопатии.
Шизофрения
Расстройство психики может привести к развитию шизофрении.
Обмороки
Из-за нарушений мозгового кровообращения и метаболизма у перенесших энцефалопатию детей могут случаться обмороки.
Головокружение
Потери ориентации в пространстве происходят из-за нарушений в работе мозга и всей ЦНС.


Нарушение моторики
Из-за отсутствия скоординированной деятельности всех частей ЦНС возможно нарушение моторики – всех частей организма или только отдельных органов.
Немного статистики
Несколько статистических данных о ПЭП у новорожденных:
- энцефалопатию регистрируют у 5 % грудничков;
- среди всех заболеваний НС у детей раннего возраста ПЭП составляет 60 %;
- до 30 % детей с легкой формой ПЭП выздоравливают без последствий и осложнений.
Во многих случаях диагноз ПЭП не подтверждается после уточняющих исследований аппаратным способом. Симптомы в виде тонусных нарушений, дрожания подбородка – просто особенности развития малыша.
Профилактика
Основным способом не допустить развития энцефалопатии у малыша врачи называют вдумчивое и ответственное отношение женщины к беременности. При наличии хронических заболеваний нужно компенсировать все состояния, не допускать развития обострений. Во время беременности женщинам следует соблюдать режим, отдыхать, гулять, дышать свежим воздухом. При визитах к акушеру-гинекологу следует сообщать о проблемах, чтобы исключить гипоксию у плода, подготовиться к родам и избежать интранатального травматизма.
Перинатальная энцефалопатия – заболевание новорожденного, которого можно избежать при соблюдении женщиной осторожности, поддержании здорового образа жизни. Если же диагноз поставлен, следует следовать рекомендациям врача, провести полноценное лечение, делать грудничку массаж, гимнастику, чтобы предупредить осложнения.
Малыши, наравне со взрослыми, подвержены большому количеству тяжелых и смертельных заболеваний, одним из которых является энцефалопатия. При несвоевременной диагностике и отсутствии лечения болезнь способна полностью разрушить головной мозг ребенка и привести к летальному исходу. Ситуация осложняется тем, что у новорожденных и маленьких детей симптоматика малозаметна, поэтому диагностика и лечение могут начаться с серьезным запозданием.
Итак, что такоеэнцефалопатия у детей, чем опасно данное заболевание и можно ли его вылечить?
Что это такое, причины возникновения и симптомы
Энцефалопатия головного мозга у детей – тяжелое неинфекционное заболевание, характеризующееся поражением нейронов головного мозга. Возникает вследствие неблагоприятных факторов, таких как травмы, инфекции, отравления. Из-за них возникает кислородное голодание в тканях мозга, что приводит к нарушению обменных процессов в его тканях. Как следствие, начинается отмирание нейронов и отключение больших областей мозга, отвечающих за органы и системы организма.

Факторами, провоцирующими развитие энцефалопатии у детей, являются различные типы инфекций, которые поражают малыша. Родовые травмы и врожденные патологии. Если мать страдает от хронических заболеваний, а во время беременности принимала лекарственные препараты длительное время.
Существует 2 большие группы, на которые можно разделить все случаи энцефалопатии головного мозга у детей:
- Врожденная. Причинами ее появления являются неблагополучное протекание беременности, генетические нарушения, патологии в развитии головного мозга у ребенка.
- Приобретенная. Может возникнуть в любом возрасте, однако от нее страдают в основном взрослые. Причинами являются неблагоприятные факторы, отрицательно влияющие на здоровье головного мозга.

Классификация
Различают следующие виды заболевания.
Перинатальная энцефалопатия у новорожденных. Возникает вследствие влияния негативных факторов на плод, начиная с 28 недель беременности и заканчивая десятым днем жизни новорожденного. Малыш становится возбудимым, плохо спит, запрокидывает голову, наблюдается патологический тонус и частые срыгивания.
Сосудистая. Ее могут вызвать сосудистые патологии. Характеризуется переменами настроения, головными болями, быстрой утомляемостью.
Эпилептическая. Причины возникновения – патологи головного мозга. Наблюдаются эпилептические припадки, замедление интеллектуального развития, нарушения речи и психики.
Посттравматическая. Возникает после различных травм черепа переломов. Наблюдаются постоянные головные боли, проблемы со сном, головокружения, нарушения вестибулярного аппарата.

Билирубиновая. Толчком к развитию у новорожденного ребенка может стать желтуха и подкожные кровоизлияния. Ребенок становится апатичным, сосательный рефлекс выражен неярко. Дыхание редкое, с задержками. Заметно нарастание напряжения в разгибательных мышцах.
Токсическая. Появляется при отравлении ядами или поражении токсическими веществами. Возникают эпилептические припадки, нарушения психики, терморегуляции. Возможны нарушения в работе вегетососудистой нервной системы.
Также энцефалопатия у детей различается по степеням тяжести. Всего их три:
- Легкая. Симптомы практически отсутствуют, но могут усиливаться после стрессовых ситуаций или нагрузок. На данном этапе зафиксировать поражения мозга возможно только при помощи приборов. Прогноз излечения благоприятный при своевременном обнаружении и пролечивании.
- Средняя. На данном этапе энцефалопатия у детей имеет слабо выраженную симптоматику, которая носит периодический характер. Родители могут заметить нарушение координации и некоторых рефлекторных движений. Во время обследования приборы покажут очаги с кровоизлияниями на поверхности мозга.
- Тяжелая. Такая энцефалопатия у детей приводит значительным нарушениям не только двигательных, но и дыхательных функций. Наблюдаются тяжелые расстройства со стороны неврологии, больной не в состоянии обслуживать себя сам. Часто данное состояние приводит к возникновению инвалидности.
Помимо вышеописанной классификации, энцефалопатия головного мозга у новорожденных и малышей может сопровождаться сопутствующими синдромами.

Гипертензионно-гидроцефальный. У малыша повышается внутричерепное давление, в мозге начинает скапливаться жидкость. Энцефалопатия новорожденных с данным синдромом характеризуется тем, что ежемесячно диаметр головы увеличивается на 1 см. Возможно набухание родничка, врожденные рефлексы выражены слабо. Может наблюдаться косоглазие.
Двигательные нарушения. Энцефалопатия новорожденного в сочетании с таким синдромом проявляется нарушением тонуса мышц. Может возникать как гипертонус, так и мышечная дистония. Новорожденный не может принимать позы, характерные для его возраста, в последствии наблюдается значительное отставание в физическом и психическом развитии. Заподозрить данный синдром поможет непривычно монотонный крик, также задержки реакции на свет, тепло и холод.
Гипервозбудимость. Ребенок чересчур бурно реагирует на любые раздражители, будь то прикосновения, звуки или свет. Энцефалопатия у новорожденного с данным синдромом характеризуется постоянным гипертонусом конечностей, закидыванием головки, обильными срыгиваниями и медленным прибавлением в весе.

Судороги. Возникают при наличии любых раздражителей, могут локализоваться в конечностях либо охватывают все тело. Во время приступа наблюдается рвота, нерегулярное дыхание и пена изо рта.
Коматоз. Энцефалопатия у новорожденного в сочетании с данным синдромом появляется как следствие родовых травм или инфекционных заболеваний. У малыша отсутствует сосательный и глотательный рефлекс, снижены двигательная активность и чувствительность.
Вегето-висцелярные нарушения. У ребенка происходят патологические изменения практически во всех системах организма, кожные покровы становятся багровыми либо очень бледными, нарушается терморегуляция.

Дефицит внимания и гиперактивность. Детская энцефалопатия в данном случае характеризуется высокой возбудимостью, снижением концентрации внимания и импульсивностью. Ребенку тяжело справляться с собственными эмоциями.
Если родители заметили подобные симптомы и проявления у ребенка, то это может свидетельствовать о начале энцефалопатии у новорожденных и детей. В таком случае крайне важно не пытаться поставить диагноз самостоятельно и не заниматься самолечением. Необходимо как можно скорее показать ребенка неврологу.
Диагностика
Сначала врач опрашивает родителей и собирает первичный анамнез. После этого могут быть назначены следующие обследования:
- Общий анализ крови. С его помощью можно определить наличие воспалительных процессов в организме и выяснить уровень билирубина.
- Если ребенок ходит в детский сад, то могут быть проведены тесты для оценки концентрации внимания и памяти, психического состояния маленького пациента.
- Нейросонография подойдет новорожденным, с ее помощью можно обследовать мозг и выявить патологии.
- УЗ допплерография. С ее помощью оценивают состояние сосудистой системы и степень ее поражения. Также производятся замеры скорости кровотока, наличие тромбов.
- Электроэнцефалография. С ее помощью диагностируют наличие опухолей и прочих патологий, протекающих в головном мозге.
- Реоэнцефалография. Благодаря ей врач оценивает состояние сосудов, наличие в них повреждений, а также скорость кровотока.

После получения результатов обследований ребенку ставится диагноз, а врач расписывает схему лечения, исходя из возраста и состояния пациента.
Лечение
Энцефалопатия – тяжелое заболевание, которое поддается исключительно медикаментозному лечению, успех зависит от стадии болезни. Поэтому самолечение не только не даст результата, но и может оттянуть время, необходимое для постановки диагноза и назначения адекватного лечения.
Важно помнить, что все лекарственные препараты подбираются врачом исключительно индивидуально, дозировка и длительность приема могут значительно варьироваться.
Ниже представлен примерный список лекарств, который может быть назначен для лечения болезни:
- Лекарства, которые улучшают кровоток и активизируют работу нервных клеток. Это могут быть Пантогам, Винпоцетин.
- Сосудорасширяющие средства. Помогают улучшить снабжение мозга кислородом и питательными веществами. К таким препаратам относятся Винпоцетин, Папаверин.
- Успокоительные. Показаны малышам, страдающим от гипервозбудимости. Часто используют Элениум.
- Препараты от эпилептических припадков. Их принимают с целью предотвращения припадков и купирования судорог любого типа. К таким медпрепаратам относятся Фенобарбитал и Вальпарин.
- Обезболивающие. Применяются для симптоматического лечения болей различного генеза. Детям часто назначают Ибупрофен или Анальгин.

Помимо медпрепаратов, врач может назначить прохождение курса физиопроцедур или фотолечение. Родителям придется приложить немало усилий для нормализации состояния ребенка. Помимо медикаментов, следует придерживаться следующих рекомендаций:
- У ребенка должен быть строгий режим дня, которого необходимо придерживаться.
- Рацион должен быть богат витаминами и микроэлементами, которые бы покрывали суточную потребность организма в них.
- Благотворно влияют на состояние ребенка занятия ЛФК и массаж.
- Детям постарше может понадобиться консультация логопеда или дефектолога для коррекции возникающих особенностей развития.

Все эти меры будут способствовать не только поддержанию стабильного состояния, но и лучшей социализации ребенка.
Детская энцефалопатия – грозный недуг, который при отсутствии лечения приводит к замедлению психического и физического развития. Прогноз заболевания зависит от степени тяжести и сопутствующих синдромов. В одних случаях возможно полное излечение, в других – получение инвалидности и летальный исход. Именно поэтому крайне важно своевременно показывать ребенка врачу и пролечивать все возникающие патологии.

Эпилептическая энцефалопатия у детей – прогрессивное нарушение познавательных функций под влиянием эпилептического процесса. Проявляется дефицитом когнитивных, поведенческих функций, неврологическими отклонениями. Диагностика комплексная, включает клиническое обследование невролога и психиатра, энцефалографию, томографию, ультразвуковую допплерографию головного мозга, психодиагностическое исследование памяти, мышления, интеллекта, ряд лабораторных тестов. Лечение проводится противоэпилептическими препаратами, ноотропами, сосудорасширяющими, успокоительными средствами.
Общие сведения
Термин «энцефалопатия» произошел из греческого языка, означает «болезнь, страдание головного мозга». Органическое повреждение его различных отделов при эпилепсии возникает вследствие интенсивных нейронных разрядов – чрезмерной биоэлектрической активности. Эпилептическая энцефалопатия (ЭЭ) обычно диагностируется у детей в первые месяцы жизни, распространенность в целом низкая, частота не превышает 0,05%. Эпидемиологические данные тяжелых синдромов искажаются ранней смертностью больных. Среди мальчиков заболеваемость стабильно выше – 60-66%. У дошкольников, подростков и взрослых ЭЭ развивается редко.

Эпилептическая энцефалопатия у детей
Причины
Эпилептическое органическое поражение головного мозга возникает как результат воздействия наследственных и анамнестических факторов. Причинами патологии являются:
- Генетические изменения. Отдельные формы болезни развиваются при мутациях генов, хромосомных аномалиях (например, при синдроме Ангельмана).
- Метаболические сдвиги. Врожденными нарушениями метаболизма, приводящими к ЭЭ, являются некетотическая гиперглицинемия, метилмалоновая ацидурия, дефицит ксантиндегидрогеназы, синдром Зеллвегера, пропионовая ацидемия, D-глицериновая ацидурия.
- Новообразования мозга. Некоторые опухоли обладают эпилептогенным потенциалом, вовлечены в процесс формирования приступов (например, гамартома гипоталамуса).
- Пороки развития ЦНС. ЭЭ возникает на фоне гемимегалэнцефалии, порэнцефалии, синдрома Экарди, врожденного отсутствия сосцевидных тел, церебральной дисгенезии, фокальных кортикальных дисплазий.
- Поражения головного мозга. Повреждения ЦНС пренатального, натального и постнатального периода – распространенная причина эпилептической энцефалопатии у детей.
К факторам риска развития ЭЭ у ребенка относятся патологические процессы при беременности (инфекции, интоксикации, травмы), осложненные роды, перенашивание и недонашивание плода, эпилепсия у ближайших родственников, травмы головы.
Патогенез
Прогрессирующее когнитивное и нейропсихологическое ухудшение при эпилептических энцефалопатиях у детей объясняется агрессивной иктальной и электрической эпилептогенной активностью в период созревания головного мозга. Ее интенсивность определяется стадией созревания мозга, возрастом дебюта. У новорожденных отклонения ЭЭГ представлены вспышкой-подавлением, у младенцев – гипсаритмией, у детей раннего возраста – генерализованными разрядами медленных волн.
Эпиактивность в левом полушарии отражается изменениями речевых функций – диагностируется афазия, аграфия, акалькулия, алексия, речевая диспраксия. Вовлечение в патологический процесс правого полушария проявляется агнозиями, монотонностью речи, бедностью жестикуляции, нарушениями артикуляции. Активность в орбитофрональных, цингулярных областях, срединных структурах формирует отклонения в поведении – аутистические, агрессивные проявления, мутизм. Патологические изменения эмоций, специфической памяти возникают при очагах в гиппокампальных структурах, амигдале.
Классификация
Эпилептические энцефалопатии у детей классифицируют по характеру течения и особенностям клинической картины. Выделяют два типа патологий – I и II.
Эпилептическая энцефалопатия I характеризуется прогрессирующими нарушениями речи, интеллекта, когнитивных и опорно-двигательных функций, отклонениями поведения, эмоций. Сопровождается эпилептическими приступами, развивается в рамках следующих синдромов:
- Синдром Драве. Тяжелая миоклоническая эпилепсия младенчества. Проявляется ранними инфантильными фебрильными клоническими судорогами, миоклоническими и комплексными фокальными приступами, атипичными абсансами.
- Ранняя миоклоническая энцефалопатия. Приступ сопровождается хаотичным миоклонусом, за ним следуют простые фокальные приступы и тонические эпилептические спазмы.
- Эпилепсия со статусом медленного сна. Характеризуется фокальными ночными моторными приступами, осложненными абсансами, атоническими, клоническими или генерализованными тонико-клоническими приступами.
- Гипоталамическая эпилепсия. Наблюдаются тонические, атонические, тонико-клонические абсансы, нарушения сознания, немотивированный смех, реже плач.
- Синдром Ландау-Клеффнера. Выявляется вербальная слуховая агнозия, афазии, мутизм.
- Синдром Леннокса-Гасто. Отмечаются атонические, тонические, атипичные абсансы. В половине случаев – бессудорожный эпилептический статус.
- Миоклонический статус при непрогрессирующих энцефалопатиях. Миоклонии хаотичны, в периоды абсансов становятся ритмичными, синхронными.
- Синдром Отахара. Преобладают тонические спазмы (одиночные, кластерами). В трети случаев возникают хаотичные фокальные моторные клонические приступы, гемиконвульсии.
- Синдром Веста. Характеризуется инфантильными спазмами (кластеры), сопровождающимися плачем.
При эпилептической энцефалопатии II определяются нарушения эмоционально-поведенческой, когнитивной сферы. Наблюдается быстрая утомляемость, агрессивность, сниженная работоспособность, трудности концентрации внимания. Эпилептические приступы отсутствуют.
Симптомы эпилептической энцефалопатии у детей
Клиническая картина у детей представлена спектром психических и поведенческих расстройств, нейропсихологическими нарушениями, свойственными органическим поражениям мозга при неврологических болезнях. Энцефалопатические признаки носят специфический характер, зависят от возраста больного ребенка. У детей первого года жизни наблюдается беспокойство, капризность, беспричинная смешливость или плаксивость. Реакции на изменение освещения, звука, положения бывают неадекватными. Дети часто срыгивают, неспособны сосать, плохо спят. Сердцебиение неравномерное, мышечный тонус повышен.
Дошкольники страдают нарушениями сна, интенсивными головными болями. Сохраняется высокий тонус мышц, развиваются обморочные состояния. Эмоционально-волевая сфера отличается неуверенностью, перепадами настроения, чертами гневливости. Дети быстро утомляются, имеют проблемы с запоминанием, трудности переключения внимания. Появляются первые признаки ригидности психической деятельности. В школьном возрасте полностью разворачивается симптоматика когнитивного дефицита. Определяется снижение функции запоминания, усвоения новой информации. Недостаточная гибкость мышления проявляется трудностями адаптации, интеллектуальным дефицитом. Сохраняются расстройства сознания, головные боли, головокружения. Формируется эпилептоидный тип личности с раздражительностью, рассеянностью, депрессивными состояниями.
Осложнения
Эпилептическая энцефалопатия у детей приводит к патологиям двигательной, физической, речевой и психической сферы. Прогрессирующие формы осложняются деменцией, олигофренией, гидроцефалией, детским церебральным параличом, психозами, аффективными расстройствами, психопатологическими изменениями личности. Дети не осваивают школьную программу, социально дезадаптированы, нуждаются в уходе со стороны. Ранняя диагностика и адекватное лечение снижают вероятность осложнений, пациенты способны обучаться в обычной школе, энцефалопатия завершается формированием минимальной мозговой дисфункции.
Диагностика
Диагностика эпилептической энцефалопатии у детей – трудоемкое комплексное обследование. Используются клинические, лабораторные и инструментальные методы:
- Осмотр врача-невролога. Специалист уточняет жалобы, собирает анамнез, оценивает наличие патологических и сформированность нормальных рефлексов, их симметричность, координацию двигательной активности.
- ЭЭГ, МРТ, УЗДГ. Инструментальные исследования позволяют детально изучить структуру, функционирование, кровоснабжение головного мозга, выявить эпиактивность.
- Беседа с врачом-психиатром. В ходе опроса специалист определяет наличие органического симптомокомплекса, характер и выраженность поведенческих, эмоциональных, когнитивных отклонений.
- Психологическое тестирование. Исследование когнитивной, эмоционально-личностной сферы показано детям с 4-5-летнего возраста. Психолог использует патопсихологические пробы, проективные методики, опросники.
- Лабораторные тесты. Анализы выполняются с целью установления причины ЭЭ, определения синдрома. Проводятся тесты на исследование метаболизма, выявление аутоантител.
Дифференциальная диагностика эпилептических энцефалопатий основана на результатах инструментальных исследований мозга. Характерно наличие эпиактивности, ее связь с клиническими проявлениями, улучшение состояния при приеме антиконвульсантов (для большинства форм заболеваний).
Лечение эпилептической энцефалопатии у детей
Лечение подбирается индивидуально, зависит от множества факторов – возраста ребенка, степени тяжести эпилепсии, причин ее развития. Специфическая терапия базируется на применении медикаментов. Используются следующие группы препаратов:
- Противоэпилептические средства. Способствуют расслаблению мышц, устранению первичных и вторичных генерализованных судорожных припадков.
- Транквилизаторы. Подавляют возбудимость, эффективны при малых припадках.
- Ноотропы. Стимулируют активность нервных тканей, улучшают развитие памяти, внимания.
- Сосудорасширяющие препараты. Оптимизируют кровообращение, иннервацию в головном мозге.
- Аминокислоты, витамины. Стабилизируют обменные процессы в нервной ткани.
- Седативные средства. Применяются для коррекции эмоциональных нарушений.
Дополнением к медикаментозной терапии является психокоррекция когнитивных функций, логопедические занятия, массаж, лечебная физическая культура. Комплексный подход позволяет купировать основные симптомы эпилепсии, устранить осложнения (речевые, интеллектуальные, двигательные).
Прогноз и профилактика
Прогноз определяется формой заболевания, своевременностью диагностики и адекватностью терапии. Наиболее благоприятный исход отмечается при эпилептической энцефалопатии II, эпилепсии с непрерывными спайк-волнами медленного сна: происходит ремиссия приступов, когнитивные способности улучшаются, поведенческие и эмоциональные нарушения ослабевают, достигается приемлемый уровень социальной адаптации.
Профилактика эпилептической энцефалопатии осложнена, так как заболевание развивается очень рано. Снизить вероятность эпилепсии позволяет тщательная подготовка и ведение беременности: расчет рисков генетических отклонений, своевременное лечение заболеваний будущей матери, отказ от курения, употребления алкоголя.
Энцефалопатия у детей, что это такое
Медики констатируют увеличение числа больных энцефалопатией детей. Эта болезнь очень серьезная и лечить ее нужно незамедлительно. Современная комплексная терапия поможет стабилизировать состояние ребенка, снизить вероятность последствий заболевания и увеличить шансы на выздоровление.
Что это такое
Энцефалопатия — общее наименование болезней головного мозга, которые не связаны с воспалением. Это заболевание развивается по разным причинам и характеризуется повреждением мозговых клеток.
Болезнь у детей может возникнуть внутриутробно или при жизни. Вследствие этого различают две формы заболевания: приобретенную и перинатальную (врожденную).

Перинатальная энцефалопатия развивается в период от 28 недель беременности до 7 дней жизни ребенка после рождения (у недоношенных малышей до 28 суток).
Причины возникновения
Энцефалопатия у младенцев может возникнуть в период внутриутробного развития либо в процессе родов. Наиболее распространенные причины возникновения болезни у новорожденных следующие:
- недоношенность;
- наследственные болезни;
- травмы, полученные при родах;
- прием некоторых медицинских препаратов мамой;
- инфекции, возникшие при беременности;
- ранняя беременность матери;
- токсикозы беременной, угроза выкидыша или преждевременных родов;
- наркомания и алкоголизм матери;
- тяжелые болезни почек и печени;
- недостаточное поступление кислорода в головной мозг;
- высокое внутричерепное давление.
У более старших детей энцефалопатия чаще появляется в результате перенесенных инфекционных заболеваний, токсических влияний на нервную систему или травм головы.
Симптомы и признаки
После рождения за малышом нужно тщательно наблюдать, чтобы не пропустить симптомы заболевания.
Перинатальная энцефалопатия у новорожденного характеризуется следующими признаками:
- запрокидывание головки;
- беспокойство;
- рефлекторные вздрагивания;
- частый плачь;
- вялость или повышенная активность;
- испуг при включении света;
- выпучивание глаз;
- частое срыгивание;
- плохой сон.
Симптомы могут проявляться активно, а потом исчезать. Отклонения в психофизическом развитии при таких признаках болезни проявляются у 50% детей.
Резидуальная энцефалопатия очень тяжело поддается диагностике. Причиной этому является кратковременное проявление болезни у новорожденного. Рецидивы же могут наблюдаться через несколько лет. Они возникают в результате воспалительных и инфекционных заболеваний, гипертензии, черепно-мозговой травмы. Основные симптомы резидуальной энцефалопатии:
- головные боли;
- психоэмоциональная лабильность;
- тошнота;
- нарушение памяти;
- рвота;
- нарушение моторики.
На почве этой дисфункции у ребенка может развиться эпилепсия.
Билирубиновая энцефалопатия развивается очень стремительно, в результате чего не всегда удается ее вовремя обнаружить. Клинические симптомы этой болезни относятся к асфиксической и спастической фазе.
Признаки асфиксической фазы болезни у новорожденного:
- отсутствие сосательных рефлексов;
- анемия;
- задержка дыхания;
- судороги мышц;
- хрипы;
- посинение.
Лицо больного похоже на маску, в глазах испуг.
Признаки спастической фазы заболевания у ребенка:
- пронзительный крик;
- субкортикальные поражения;
- симптом Грефе;
- напряжение мышц.
При появлении описанных признаков билирубиновой энцефалопатии необходимо срочно обратиться к врачу, иначе у малыша возникнут необратимые процессы неврологического характера.
Гипоксически-ишемическую энцефалопатию возможно распознать по следующим симптомам:
- беспокойный сон;
- тремор конечностей;
- повышение рефлексов;
- тремор подбородка;
- мышечная дистония.
Недоношенные дети, страдающие этим заболеванием, подвержены эпилепсии. Часто гипоксически-ишемическая энцефалопатия приводит к мозговой водянке. В результате у ребенка наблюдается высокое внутричерепное давление и отставание в физическом и психическом развитии. Могут появиться такие симптомы, как набухание родничка и увеличение головы. Своевременное медицинское вмешательство предотвратит переход болезни в хроническую форму.
Диагностика заболевания
Диагностика позволяет установить наличие или отсутствие болезни. Энцефалопатия у детей диагностируется различными методами:
Лабораторный
- общий анализ крови;
- биохимия крови;
- оксигемометрия;
- кровь на токсины;
- общий анализ мочи;
- анализ спинномозговой жидкости.
Инструментальный
- допплерография;
- УЗИ головы;
- нейросонография;
- электроэнцефалография;
- магнитно-резонансная ангиография;
- компьютерная томография;
- реоэнцефалография.
Необходима консультация невропатолога, логопеда, офтальмолога и психолога. Точный диагноз можно установить только при полном обследовании.
Методы лечения и препараты
Больных энцефалопатией новорожденных лечат в родильном доме. В случае возникновения осложнений малыша переводят в специализированный лечебный центр. В восстановительный период ребенок чаще всего проходит лечение дома под наблюдением врачей поликлиники.
Гипоксическую энцефалопатию лечат в основном медикаментами, благотворно влияющими на мозговое кровообращение. К ним относятся:
- актовегин;
- фенилпирацетам;
- винпоцетин;
- пирацетам.
Судорожный синдром устраняют диазепамом и фенобарбиталом. Применяются также мочегонные и снижающие интоксикацию лекарства. Препараты вводятся внутривенно, внутримышечно, методом электрофореза, перорально или энтерально. Эффективным дополнительным средством лечения и профилактики заболевания может быть мануальная терапия.
При тяжелых формах билирубиновой энцефалопатии ребенку вводят плазму. Если это не помогает, то переливают кровь.
Заболевание требует продолжительного лечения и наблюдения у невропатолога. Ребенка с гипоксигенной либо ишемической энцефалопатией необходимо регулярно показывать нейрохирургу.
Энцефалопатия у детей постарше лечится следующими медикаментами:
- пантогам;
- глютаминовая кислота;
- кавинтон;
- глицин;
- стугерон;
- фенотропил;
- церебролизин.
В дополнение к лечению лекарствами назначается физиотерапия, акупунктура, мануальная терапия, лечебная физкультура, остеопатия, фитотерапия.
Эффективность лечения зависит от правильной и своевременной постановки диагноза и точного выполнения всех предписаний врачей. В этом случае у ребенка есть шанс на выздоровление без последствий в будущем.
Осложнения и последствия
В случае обширного поражения головного мозга, отсутствия терапии либо несвоевременного и неправильного лечения могут возникнуть различные осложнения и последствия:
- эпилепсия;
- неврозы;
- мигрень;
- патологии глаз;
- астенический синдром;
- гидроцефалия;
- ДЦП;
- слабоумие;
- артериальная гипертензия.
Очень важно наблюдать за ребенком и при первом же подозрении на энцефалопатию обратиться в медучреждение для полного обследования. В случае подтверждения диагноза незамедлительно начать комплексное лечение.
Энцефалопатия — тяжелое, но излечимое заболевание. Задача родителей состоит в том, чтобы не пропустить первые признаки болезни у ребенка и вовремя обратиться в медицинское учреждение. Ранняя диагностика и правильное лечение способны избавить ребенка от тяжелых последствий и привести к выздоровлению.
Типы, причины, симптомы и лечение
Энцефалопатия означает заболевание, расстройство или повреждение головного мозга. Термин относится к временным или постоянным состояниям, которые влияют на структуру или функцию мозга.
Основным симптомом энцефалопатии является изменение психического состояния человека.
Существуют различные типы энцефалопатии с различными причинами, и энцефалопатия может быть осложнением другого состояния.
В этой статье рассматриваются типы, причины и симптомы.Также обсуждается, как врачи могут лечить энцефалопатию.
Поделиться на PinterestЭнцефалопатия — это когда мозг изменяется из-за повреждения, болезни или расстройства.Слово энцефалопатия может относиться ко всем видам повреждений головного мозга и заболеваний.
Есть много типов энцефалопатии, и они могут быть сгруппированы по их причине.
В целом, энцефалопатия может возникнуть в результате травмы, инфекции или других заболеваний.
Ниже мы рассмотрим типы энцефалопатии и их причины:
Физическое повреждение
Когда энцефалопатия возникает в результате повторной травмы, она называется хронической травматической энцефалопатией.
Травма головы может привести к повреждению нервов, что влияет на работу мозга. Хроническая травматическая энцефалопатия может развиться после многочисленных травм или травм головного мозга с течением времени. Это может быть результатом ряда несчастных случаев или ударов по голове.
Люди в армии или занимающиеся контактными видами спорта могут иметь более высокий риск развития хронической травматической энцефалопатии.
Токсины
Если токсины накапливаются в крови и попадают в мозг, они могут нанести вред. Это может произойти из-за основного состояния, инфекции или воздействия токсичных химических веществ.
Существует три типа энцефалопатии, связанной с токсинами:
- Уремическая энцефалопатия : Это происходит в результате накопления уремических токсинов в крови, когда у человека есть почечная недостаточность.
- Печеночная энцефалопатия : это происходит, если заболевание печени вызывает накопление токсинов в крови человека.
- Токсическая метаболическая энцефалопатия : Это происходит, когда токсические химические вещества или химический дисбаланс, вызванный инфекцией, влияют на функцию мозга.
Высокое кровяное давление
Если человек не получает лечения от высокого кровяного давления, это может привести к отеку мозга. Когда это приводит к травме головного мозга, это называется гипертонической энцефалопатией.
Недостаток кислорода
Если мозг не получает достаточно кислорода, человек может испытывать повреждение мозга. Вызванная таким образом энцефалопатия называется гипоксической ишемической энцефалопатией.
Дефицит витамина B-1
Когда у человека дефицит витамина B-1, у него может развиться заболевание головного мозга, называемое энцефалопатией Вернике.
Дефицит витамина B-1 может быть вызван:
- расстройством, связанным с употреблением алкоголя
- недоеданием
- проблемами с поглощением пищи в кишечнике
прионными болезнями
Инфекционная энцефалопатия может быть наиболее серьезным типом. Иногда это происходит из-за редкой группы состояний, называемых прионными заболеваниями или трансмиссивными губкообразными энцефалопатиями.
Эти прогрессирующие заболевания связаны с мутацией белка, называемого прионом.
Прионные заболевания являются нейрогенеративными.Это означает, что они повреждают мозг и приводят к ухудшению или ухудшению его функций с течением времени. Главная особенность прионной болезни — крошечные отверстия в мозге, которые придают ему губчатый вид.
Примеры прионных заболеваний, которые могут привести к инфекционной энцефалопатии, включают:
Унаследованные состояния
Некоторые виды энцефалопатии связаны с генетикой, и у человека чаще развивается ее, если она есть у члена семьи.
Две унаследованные формы энцефалопатии:
- Энцефалопатия Хасимото : Это связано с аутоиммунным заболеванием, называемым болезнью Хашимото, которое поражает щитовидную железу.Точная причина Хасимото неизвестна, но врачи считают, что это наследственное.
- Глициновая энцефалопатия : Это происходит, когда в мозгу слишком много аминокислотного глицина. Это может повлиять на функцию мозга.
Энцефалопатия и энцефалит влияют на мозг, но есть существенные различия.
Энцефалит относится к воспалению в головном мозге, которое часто является результатом вирусной инфекции.
Энцефалопатия относится к постоянному или временному повреждению головного мозга, расстройству или заболеванию.Это влияет на функцию или структуру мозга и может быть дегенеративным.
Share on Pinterest Усталость, трудности с концентрацией внимания и забывчивость являются потенциальными симптомами энцефалопатии.Основным симптомом энцефалопатии является изменение психического состояния. Это может включать в себя:
- , испытывающие проблемы с сохранением бдительности
- , испытывающие проблемы с мышлением или обработкой информации
- , чувствуя смущение,
- забывчивости
- , ведущие себя из-за характера
- , испытывающие трудности с концентрацией внимания
- , чувствуя себя очень уставшими
Эти симптомы со временем может ухудшиться.Прогрессирование зависит от типа энцефалопатии и степени ее тяжести.
В дополнение к измененному психическому состоянию человек с энцефалопатией может испытывать:
- непроизвольное подергивание мышц
- непроизвольные движения глаз
- сотрясение
- мышечная слабость
- проблемы с глотанием или речью
- судороги
Если человек имеет симптомы энцефалопатии, они должны немедленно обратиться к врачу.
Врач может использовать следующее для постановки диагноза:
- анализы крови
- исследование спинномозговой жидкости
- визуальные исследования, такие как МРТ или КТ
- электроэнцефалограммы, которая представляет собой метод регистрации электрической активности мозг
Результаты этих тестов помогут врачу определить:
- , если у человека энцефалопатия
- , какой тип энцефалопатии у человека
- , что является основной причиной
После того, как врач определил причину энцефалопатия человека, они могут порекомендовать лучшее лечение.
Доктор может предложить различные лекарства, чтобы замедлить прогрессирование повреждения.
В некоторых случаях людям может потребоваться операция. Если у человека возникают судороги, врач может назначить противосудорожные препараты.
Тяжелая энцефалопатия может привести к потере сознания или коме. Если это произойдет, врач переведет человека на жизнеобеспечение, чтобы помочь ему восстановиться.
В редких случаях энцефалопатия может привести к необратимому повреждению мозга или гибели людей.
Не все формы энцефалопатии можно предотвратить.Тем не менее, человек может снизить риск следующим образом:
- , придерживаясь здоровой сбалансированной диеты
- , уменьшая потребление алкоголя
- , избегая воздействия токсичных химикатов
Энцефалопатия относится к широкому кругу состояний, которые влияют на функцию мозга В том числе повреждение головного мозга и болезни. Основным симптомом является изменение психического статуса.
Врачи часто могут лечить энцефалопатию, и многие люди полностью выздоравливают. При лечении нарушение функции мозга может быть обращено вспять.
Однако некоторые виды энцефалопатии опасны для жизни. Инфекционная энцефалопатия, вызванная прионным заболеванием, является тому примером.
По данным Центров по контролю и профилактике заболеваний (CDC), прионные заболевания встречаются редко, но они всегда приводят к гибели людей. Исследования в области лечения продолжаются.
Когда они тяжелы, все виды энцефалопатии могут быть опасными для жизни.
У некоторых людей с тяжелой энцефалопатией может развиться необратимое повреждение головного мозга.Если это произойдет, врач поддержит человека и его семью и поможет им справиться с этим заболеванием.
Врач может предоставить подробную информацию о мировоззрении человека. В некоторых случаях члены семьи могут консультироваться с врачом от имени человека.
Эпилептические энцефалопатии относятся к группе расстройств, при которых неослабная эпилептическая активность способствует тяжелым когнитивным и поведенческим нарушениям, превышающим то, что можно ожидать от одной только основной патологии, и они могут ухудшаться в течение всей патологии. время, ведущее к прогрессирующей мозговой дисфункции. Несколько синдромов были описаны на основании их электроклинических особенностей (возраст начала, тип приступа и картина ЭЭГ).В этом обзоре кратко описана клиническая оценка и лечение часто встречающихся эпилептических энцефалопатий у детей.
1. Введение
Термин «эпилептическая энцефалопатия» относится к группе нарушений, при которых неослабная эпилептическая активность способствует прогрессирующей мозговой дисфункции. Это не может быть объяснено одной только основной этиологией [1]. Это может быть прогрессивным или иметь возрастающее течение. Основная этиология разнообразна. Их клинические и электроэнцефалографические (ЭЭГ) особенности отражают специфическую возрастную эпилептогенную реакцию незрелого мозга.Различные синдромы эпилептической энцефалопатии приведены в таблице 1. В этом обзоре будет кратко обсуждаться диагностика и лечение этих синдромов в зависимости от возраста начала.
| ||||||||||||||||||||||||||
2.Ранняя детская эпилептическая энцефалопатия
Эта группа расстройств включает синдром Охтахары или раннюю детскую эпилептическую энцефалопатию (EIEE), раннюю миоклоническую энцефалопатию (EME) и частичные приступы злокачественной миграции в младенческом возрасте.
Синдром Охтахары — это разрушительная эпилепсия с началом в пределах от внутриутробного периода до 3-месячного возраста. тонические спазмы являются определяющим типом приступов, которые очень часты и возникают как в состоянии сна, так и в состоянии бодрствования.Помимо этого, могут наблюдаться частичные и редко миоклонические судороги. Интериктальная ЭЭГ показывает паттерн подавления вспышки без дифференциации сна и бодрствования. Вспышки длятся в течение 2–6 секунд, чередуясь с периодами подавления, продолжающимися в течение 3–5 секунд.
Причины этого разнородны. В большинстве случаев это связано со статическими структурными поражениями головного мозга, такими как фокальная кортикальная дисплазия, гемимегаленцефалия и синдром Айкарди [2, 3]. Было описано несколько генетических мутаций, но они не специфичны для синдрома Охтахары [4, 5].К ним относятся мутации в синтаксин-связывающем белке-1 ( STXBP-1 ) [6], родственный Aristaless гомеобокс ( ARX ) [7] и SLC25A22 -ген, кодирующий митохондриальный носитель глутамата [8]. Недавно была описана эпилептическая энцефалопатия, сходная с синдромом Отахара, которая связана с мутациями в гене KCNQ2 , который кодирует потенциал-управляемый калиевый канал Kv7.2, [9]. Хотя это состояние похоже на синдром Охтахара, тонкие различия включают прогрессирование со снижением частоты приступов при энцефалопатии KCNQ2 по сравнению с синдромом Охтахара, который часто развивается до синдрома Веста и необычных переходных аномалий формирования базальных ганглиев при энцефалопатии KCNQ2 .
Медицинское управление судорогами не приносит пользы. Диетотерапия была опробована с некоторым успехом. Исии и соавт. сообщили о благоприятном ответе на кетогенную диету у младенца мужского пола с синдромом Охтахара, у которого не было нескольких противоэпилептических препаратов [10]. Нейрохирургия иногда благоприятна в некоторых случаях пороков развития головного мозга [11]. Прогноз одинаково плохой, у выживших осталась тяжелая психомоторная отсталость. Может быть возрастная эволюция к синдрому Веста, а затем к синдрому Леннокса-Гасто.
Ранняя миоклоническая энцефалопатия проявляется в первые 3 месяца и в основном в период новорожденности. Предродовое начало известно. Видны фрагментарные, неустойчивые миоклонии, частичные припадки и реже тонические спазмы. Интериктальная ЭЭГ показывает характер подавления взрыва, более выраженный во время сна. Вспышки длятся в течение 1–5 секунд с более длительными периодами подавления (3–10 секунд). Таблица 2 показывает различия между ЭЭГ-признаками синдрома Охтахара и ранней миоклонической энцефалопатией.
| ||||||||||||||||||||||||||
Сообщено о многих из случаи семейные.Врожденные ошибки метаболизма, такие как некетотическая гиперглицинемия, органическая ацидемия, болезнь Менкеса, синдром Зеллвегера, дефицит кофактора молибдена [2], зависимость от пиридоксина [12] и генетические факторы, являются наиболее важными этиологиями. Структурные нарушения встречаются редко [2].
Эти припадки часто невосприимчивы к обычным противоэпилептическим препаратам. Следует начать последовательное терапевтическое исследование с использованием пиридоксина, фолиновой кислоты и пиридоксальфосфата [13]. С кетогенной диетой сообщалось об ограниченном успехе [14].Прогноз мрачный. ЭЭГ часто развивается в атипичную гипсаритмию, которая является переходным или мультифокальным всплеском и резкими волнами через 3-4 месяца после начала заболевания.
Диагностика этих эпилептических энцефалопатий начинается с ЭЭГ, которая должна включать состояния сна и бодрствования. Магнитно-резонансная томография мозга должна быть получена для поиска структурных дефектов. Метаболический профиль, включая аммиак крови, газ артериальной крови, лактат, тандемную масс-спектрометрию крови и анализ мочи на органическую кислоту, должен быть получен для поиска наследственных метаболических дефектов.Тестирование на STXBP1 мутации можно рассматривать у детей с синдромом Охтахара, после исключения пороков развития головного мозга или наследственных метаболических дефектов [13].
Эпилепсия младенчества с мигрирующими очаговыми припадками, — это редкая, возрастная эпилептическая энцефалопатия со злокачественным течением с началом в первые 6 месяцев. Он характеризуется периодом нормального раннего развития, за которым следует почти непрерывный мигрирующий полиморфный очаговый приступ, который трудно поддается лечению, с последующей психомоторной отсталостью и, у большинства детей, с постепенным снижением процентили окружности головы [15, 16].
Интерэктальные ЭЭГ показывают диффузное замедление фоновой активности с многоочаговыми эпилептиформными разрядами. Иктальные ЭЭГ показывают пароксизмальные разряды, происходящие в различных регионах при последовательных припадках у данного пациента. Они начинаются в одном регионе и постепенно затрагивают смежные области. Область иктального начала смещается из одного региона в другой и из одного полушария в другое с периодическим перекрытием последовательных припадков.
Этиология в значительной степени неизвестна. Мутации гена SCN1A [17, 18] и фосфолипазы C β 1 (PCB1) [19] были описаны у немногих пациентов.Припадки заметно фармакорезистентны к обычным противоэпилептическим препаратам. Бромид калия [20] и стрипентол [21] были опробованы с некоторым успехом. Кетогенная диета была неудачной [22].
3. Синдром Веста
Синдром Веста был впервые описан Вестом в 1841 году [23] и характеризуется эпилептическими спазмами или «приступами салам , гипсаритмией » на ЭЭГ, а также задержкой или регрессом развития. Типичное начало от 3 до 12 месяцев.Эпилептические спазмы представляют собой скопления внезапных, коротких (0,2–2 секунды), диффузных или фрагментарных и тонических сокращений мышц осей и конечностей. Это может сопровождаться криком, смехом или вегетативными изменениями. Это может быть сгибатель (наиболее распространенный), разгибатель, смешанный или тонкий. Они обычно происходят в состоянии возбуждения и в состоянии тревоги [24].
Гипсаритмия — это классическая межэктальальная ЭЭГ-диагностика, которая характеризуется хаотическим фоном с почти непрерывными случайными асинхронными медленными волнами высокого напряжения и всплесками, возникающими из нескольких фокусов (Рисунок 1) [25].Многие вариации были описаны [26]. К ним относятся повышенная межполушарная синхронизация, постоянная асимметрия напряжения, постоянная фокусировка аномального разряда, эпизоды генерализованного / регионального или латерализованного ослабления напряжения (рис. 2), в первую очередь высоковольтная двусторонняя асинхронная медленная волна с относительно небольшими нарушениями эпилептиформной формы. Как классическая, так и вариантная гипсаритмия имеют одинаковый прогноз. Изменение происходит из-за состояния сна, этиологии, течения заболевания и лечения.
ЭЭГ становится фрагментированной и более синхронизированной во время сна без стремительных движений глаз (NREM) и относительно нормализуется во время сна с быстрыми движениями глаз (REM). Паттерны иктальной ЭЭГ являются переменными и могут включать в себя классический электрокрементный паттерн, низковольтную генерализованную медленную волну или быструю активность с низкой амплитудой [24].
Этиология разнообразна. Синдром Веста был классифицирован классически в виде симптоматической (идентифицируемый неврологический инсульт), криптогенной (вероятно, симптоматической, но без известной этиологии) и идиопатической (нормальное преморбидное развитие и неизвестная этиология) формы.Классификация в соответствии с новой классификацией ILAE [1] показана в таблице 3. Недавно была предложена генетическая и биологическая классификация [27]. Таким образом, тщательная клиническая оценка, сопровождаемая соответствующей нейровизуализацией и генетической и метаболической обработкой, оправдана у ребенка с синдромом Веста.
| |||||||||||||||||||||||||
Гормон адренокортикотрофин (АКТГ) является препаратом выбора для краткосрочного лечения эпилептических спазмов.Низкие дозы АКТГ могут быть такими же эффективными, как и высокие дозы АКТГ [28]. Оральные стероиды также могут быть альтернативой, особенно в условиях ограниченных ресурсов [29]. Вигабатрин является препаратом второго ряда, за исключением детей с комплексом туберозного склероза, где он является предпочтительным препаратом по сравнению с АКТГ. Испытания пиридоксина и биотина всегда следует рассматривать при рефрактерных судорогах или при клинических показаниях. Кетогенная диета также оказалась полезной [30–32]. Резекционная нейрохирургия может быть оправдана в рефрактерных случаях с односторонними или очаговыми врожденными или рано приобретенными повреждениями коры [33].Тотальная каллозотомия может рассматриваться у детей с постоянными приступами капли [34].
Прогноз защищен и регулируется этиологией и лечением. Пораженные дети остаются с переменной психомоторной отсталостью, эпилепсией или психическими расстройствами [24].
4. Поздняя детская эпилептическая энцефалопатия
Эта организация была предложена Nordli et al. [35, 39]. Начало заболевания превышает один год с классическими миоклонически-тоническими приступами .Тонизирующий компонент длиннее инфантильных спазмов и короче, чем при синдроме Леннокса-Гасто. Могут быть связанные миоклонические судороги, эпилептические судороги и атонические судороги. Интериктальная ЭЭГ показывает неорганизованный высокоамплитудный медленный фон с мультифокальными шипами, более выраженными во время сна. Реакция на общепринятые противоэпилептические лекарственные средства является слабой, с некоторым ответом на гормональную терапию и кетогенную диету. Прогноз охраняется.
5. Синдром Драве
Впервые он был описан Драве в 1978 году как тяжелая миоклоническая эпилепсия младенчества (SMEI) [40].Начало заболевания обычно составляет от 5 до 8 месяцев с частыми, продолжительными лихорадочными односторонними клоническими конвульсиями с чередующимся паттерном у ранее нормального ребенка. Также могут присутствовать нефебрильные судороги. Эта стадия сопровождается появлением множественных типов приступов (миоклонических, атипичных отсутствий и сложных очаговых приступов), которые часто прогрессируют до эпилептического статуса и связанного с ним тяжелого психомоторного ухудшения. Безжалостное прогрессирование прекращается в возрасте 10–12 лет с уменьшением частоты приступов и сохраняющимися неврологическими последствиями [41].
Первоначально ЭЭГ в норме. В некоторых случаях генерализованные фотопароксизмальные реакции и ритмическая тета-активность (4-5 Гц) могут наблюдаться в центропариетальных областях и макушке. Вскоре ЭЭГ ухудшается из-за замедления фона, асимметричных пароксизмов генерализованных разрядов полиспайков / медленных волн и мультифокальных эпилептиформных аномалий. Может присутствовать чувствительность к свету, рисунку и закрытию глаза [24, 42].
У детей с пограничным SMEI или трудноизлечимой детской эпилепсией с генерализованными тоническими клоническими приступами (ICEGTCS) могут отсутствовать миоклонические судороги или генерализованная всплесково-волновая активность [43].
Мутации в гене SCN1A, кодирующем альфа-1-субъединицу натриевого канала, обнаруживаются в 70–8
.Без лечения эпилептические энцефалопатии у детей могут иметь катастрофические последствия. Лечение противоэпилептическими препаратами (AED) часто может не контролировать судороги, и даже если они это делают, эта мера является только симптоматической и не специфической. Это особенно ценно для выявления потенциальных основных условий, которые имеют конкретные методы лечения. Только у нескольких состояний есть окончательное лечение, которое потенциально может изменить естественное течение болезни.В этой статье мы обсуждаем несколько таких состояний, которые реагируют на витамин или его производные.
1. Введение
Эпилептические энцефалопатии (ЭЭ) — это состояния, при которых происходит прогрессирующая когнитивная и нейропсихологическая регрессия, обусловленная чрезмерной иктальной и межинтетальной эпилептогенной активностью во время созревания мозга [1]. Прогрессирование при таких расстройствах в основном неумолимо и приводит к необратимому повреждению развивающегося мозга. Первоначальная классификация Международной лиги против эпилепсии (ILAE) включала лишь несколько условий в соответствии со строгими критериями ЭЭ; однако в 2010 году они расширили определение до любой формы эпилепсии, которая может вызвать энцефалопатический эффект [2].Большинство из этих состояний управляются симптоматически с помощью AED; очень редко эти состояния имеют поддающиеся лечению основные причины, включая генетические, метаболические, аутоиммунные и пищевые причины. Лечение определенным витамином или производным витамина в этих конкретных случаях может остановить такое неумолимое развитие.
2. Эпилепсия, зависимая от пиридоксина (PDE)
Hunt и коллеги сообщили о первом случае трудноизлечимой эпилепсии у младенца, которого контролировал пиридоксин в 1954 году [3]. Впоследствии всплыло много анекдотических случаев заболевания [4, 5].Некоторое время предполагалось, что мутация, влияющая на глутаматдекарбоксилазу (GAD), была причиной возникновения PDE. Однако Battaglioli с коллегами показали, что мутация GAD не связана с PDE [6]. В 2006 году Mills et al. впервые сообщили, что дефицит альфа-аминоадипической полуальдегиддегидрогеназы (антикитина) из-за мутации ALDh2A7 является причиной возникновения PDE [7]. Обычно проявляется в неонатальном периоде. Пораженные новорожденные обычно проявляются в течение первых нескольких часов после рождения с приступами.Припадок развивается в эпилептический статус, несмотря на адекватное лечение AEDs. Антенатальный анамнез необычных движений плода, указывающий на внутриутробные припадки, может присутствовать, хотя это не очень распространено. Семиология судорог довольно разнообразна с очаговыми, генерализованными, миоклоническими, эпилептическими спазмами и / или смешанными припадками. ПДЭ можно легко спутать с гипоксической ишемической энцефалопатией или сепсисом в связи с возрастом возникновения и частыми проявлениями судорог [8–10]. Редко, клинические проявления могут быть отложены в более позднюю часть младенчества до 2 месяцев или старше.Опять же, у этих детей проявляется рефрактерная эпилепсия с медицинской точки зрения, которая может развиться в эпилептический статус [11–13]. У многих пациентов отмечается повышение уровня непрямого биомаркера пипеколиновой кислоты (ПА) в плазме и при СМЖ [14, 15]. Пациенты с PDE имеют повышение альфа-аминоадипического полуальдегида (AASA) в плазме, CSF и моче, что служит специфическим биохимическим маркером [15]. Тем не менее, анализ AASA еще не является коммерчески доступным. Обычно эти биохимические результаты сохраняются даже после многих лет эффективного лечения [15].Нет конкретных рентгенологических результатов, уникальных для PDE. Однако у детей с ФДЭ часто наблюдаются различные степени атрофии головного мозга, истончение мозолистого тела, мега цистерна магна, прогрессирующая гидроцефалия и очаговая дисплазия коры головного мозга. Результаты нейровизуализации не связаны с биохимическими или генетическими аномалиями [9, 16–18]. Если лечение в начале курса, МРТ головного мозга может стать нормальным [19]. МР-спектроскопия может показать снижение отношения N-ацетил-аспартата к креатину в коре головного мозга, что указывает на потерю нейронов [20].Результаты ЭЭГ неспецифичны, а отклонения варьируются от умеренно медленной фоновой активности до паттерна подавления вспышки. Между этими двумя крайностями можно обнаружить генерализованную и многоочаговую эпилептиформную активность, всплески медленных волн высокого напряжения и гипсаритмию. Пароксизмальные события и судороги часто не связаны с изменениями ЭЭГ, что указывает на то, что не все события являются эпилептическими [21, 22]. Доказано, что мутации в гене ALDH7A1 являются молекулярной причиной PDE.Этот ген кодирует белок antiquitin, альдегиддегидрогеназу (AASA), которая функционирует в пути катаболизма лизина в головном мозге. Гомозиготные или сложные гетерозиготные мутации ALDH7A1 были зарегистрированы у пациентов с неонатальным, а также с поздним началом ФДЭ [7, 15, 23–27]. Лечение заключается в начальной дозе 50-100 мг пиридоксина в / в, что может привести к драматическому контролю судорог и улучшению ЭЭГ [28]. Иногда некоторым пациентам может потребоваться до 500 мг в последовательной дозировке.Эти вмешательства должны проводиться только в условиях контролируемой интенсивной терапии, так как сообщается, что внутривенный пиридоксин вызывает редкие случаи остановки дыхания. Это должно сопровождаться поддерживающей дозой 15–18 мг / кг / день в двух разделенных суточных дозах с максимальной суточной дозой 500 мг [9, 29]. Хотя простой тест одновременной стимуляции ЭЭГ и пиридоксина для выявления улучшения может быть очень полезным, он не идентифицирует и не исключает ФДЭ. Пациент с подозрением на ФДЭ должен получать пиридоксин до тех пор, пока диагноз не будет полностью исключен путем метаболического и / или анализа ДНК [30].Периферическая невропатия и ганглионопатия дорсального корешка были отмечены как побочный эффект терапии высокими дозами пиридоксина [31, 32]. В дополнение к пиридоксину диета с ограничением лизина может оказать положительное влияние на улучшение долгосрочных результатов развития детей с ФДЭ [33].
Несмотря на то, что ранняя диагностика и лечение очень важны, у пациентов с PDE было отмечено большое разнообразие нарушений развития нервной системы, независимо от времени начала лечения, что указывает на многофакторную этиологию исхода развития.Они варьируются от выраженного языкового дефицита до когнитивной дисфункции, обсессивно-компульсивного расстройства и распространенного расстройства развития. Может наблюдаться задержка моторного развития с сопутствующим постоянным легким снижением тонуса [9, 23, 34, 35]. Общий результат в PDE все еще остается плохим, и индивидуальный результат не может быть предсказан многими оцененными характеристиками, включая время начала лечения [36]. Другими очень редкими причинами пиридоксинзависимой эпилептической энцефалопатии являются гипофосфатазия, обусловленная дефицитом тканевой неспецифической щелочной фосфатазы (TNSALP), мутация в биосинтезе якоря фосфатидилинозитол-гликан класса V (PIGV), вызывающая гиперфосфатазию, пиропоксинолин 5-го типа (гиперпролинциновый тип 5), гиперпролинциновый тип 5 (гиперпролинциновый тип 5), гиперпролинатин 5-го типа, гиперпролинзин 5-го типа, гиперпролинциновый тип 5, гиперпролинциновый тип 5, гиперпролинциновый тип 5, гиперпролинциновый тип 5, гиперпролинциновый тип 5, гиперпролинциновый тип 5, гиперпролинциновый тип 5, гиперпролинциновый тип 5, гиперпролинатин 5-го типа, гиперпролинцинация 5-го типа, гиперпрофинатин 5-го типа. дефицит [37].Все эти состояния являются аутосомно-рецессивными, а связанные судороги реагируют на пиридоксин.
3. Пиридоксаль-5-фосфат-зависимая эпилепсия
Этот синдром был впервые описан в 2002 году Куо и Ваном [38]. Недавно было показано, что мутации в гене PNPO , который кодирует пиридоксин-5′-фосфатоксидазу, являются причиной этого аутосомно-рецессивного состояния [39]. Эпилепсия, зависимая от пиридоксаль-5-фосфата (PLP), отличается от ФДЭ с отчетливыми клиническими особенностями и нейрофизиологическими проявлениями.Новорожденные, рожденные с зависимой от PLP эпилепсией, неизменно преждевременны и имеют признаки, которые имитируют органическую ацидемию сразу после рождения. Часто наблюдаются гипогликемия и лактоацидоз с трудноизлечимыми припадками. Антенатальная история судорог плода очень распространена. Семиология припадка включает клонические или миоклонические толчки и сложные глазные, лицевые или ороллингвальные движения. Эти дети не поддаются лечению AED или пиридоксином. Если не лечить, эти дети умрут или будут иметь серьезные нарушения развития нервной системы.Пострадавшие пациенты постепенно реагируют на лечение пиридоксаль-5-фосфатом [40–42]. Аминоацидограмма плазмы выявит повышенный уровень глицина и треонина. Исследования нейротрансмиттеров CSF показывают повышение уровня L-дофа и 3-метокситирозина; снижение уровня гомованиловой и 5-гидроксииндолуксусной кислот [43, 44]. Несмотря на то, что ЭЭГ является классически интерктальной, она демонстрирует характер подавления вспышки, свидетельствующий о синдроме Охтахара. Редко ЭЭГ может быть нормальной [40]. Недавно Шмитт и его коллеги сообщили, что ЭЭГ во время судорог и / или приступообразных явлений была на удивление неубедительной.Они наблюдали непрерывные или прерывистые очаговые или генерализованные выделения острых волн или ритмичные острые тета-волны во время припадков, но чаще не было заметных иктальных изменений. Они пришли к выводу, что отсутствие выделения иктальной ЭЭГ во время отчетливых пароксизмальных явлений, возможно, более наводит на мысль о PDE или PLP-зависимой эпилепсии, чем непостоянно очевидные иктальные выделения [22]. Генетически, PLP-зависимая эпилепсия связана с мутацией гена PNPO , расположенной на хромосоме 17, и наследуется по аутосомно-рецессивному типу.Большинство мутаций изменяют одну аминокислоту в ферменте пиридоксин-5′-фосфатоксидазе, нарушая его нормальную функцию. Полученный фермент не может эффективно метаболизировать пиридоксин и пиридоксамин с образованием PLP. Дефицит PLP может нарушить функцию многих других белков и ферментов [39]. Лечение пиридоксином не влияет на клинические или ЭЭГ-характеристики. Тем не менее, парентеральная PLP приводит к значительному улучшению. Типичная доза PLP составляет 30–50 мг / кг / сутки в 3-4 приема в качестве энтерального препарата [40].Ранняя диагностика и лечение являются наиболее важным предиктором результата. В нелеченных случаях отмечается высокая смертность, а выжившие остаются с плохим нейрокогнитивным исходом [40, 42].
4. Эпилепсия, реагирующая на фолиевую кислоту
Эпилепсия, реагирующая на фолиевую кислоту, также широко известна как синдром дефицита фолиевой кислоты в головном мозге. Хотя дефицит фолата в головном мозге связан с различными неврологическими состояниями, только несколько состояний реагируют на лечение фолиновой кислотой. Они обычно опосредуются либо генетическими, либо аутоиммунными механизмами и вызывают низкую концентрацию 5-метилтетрагидрофолата CSF (MTHF).Wevers и коллеги первоначально сообщили о случае тяжелой изолированной недостаточности фолата в ЦНС у пациента с медленно прогрессирующим неврологическим заболеванием и предположили нарушенную передачу фолата через сосудистое сплетение [45]. Впоследствии Ramaekers и его коллеги опубликовали подробную историю болезни, лечение и результаты лечения у больных [46, 47].
4.1. Аутоиммунные фолатные антитела
Клинические признаки и симптомы обычно начинаются в возрасте около 4 месяцев с появления раздражительности и нарушения сна.Обычно это сопровождается развитием психомоторной отсталости, судорог, дискинезии, мозжечковой атаксии и спастической диплегии. Другие признаки включают замедление роста головы на ранних стадиях расстройства. В нелеченных случаях нарушения зрения проявляются через 3 года, а нейросенсорная тугоухость — примерно через 6 лет. Приблизительно у одной трети пациентов могут развиться эпилептические спазмы, рецидивирующие миоклонически-астатические приступы, приступы отсутствия и генерализованные тонико-клонические приступы.Тридцать пять процентов пациентов также имеют расстройства аутистического спектра [46, 47]. Уровень CSF MTHF обычно низкий. Аутоантитела к фолату часто присутствуют в сыворотке крови. Интересно, что фолат эритроцитов обычно нормальный. Результаты ЭЭГ неспецифичны и варьируют от умеренного диффузного замедления, мультифокальных скачкообразных разрядов и гипсаритмического фона до электрического эпилептического статуса во сне [48].
Результаты нейровизуализации неспецифичны, и МРТ головного мозга может выявить супра- и инфратенториальную атрофию.
4.2. Мутация гена FOLR1
Это состояние связано с мутацией в гене FOLR1, расположенном на длинном плече хромосомы 11. Это приводит к нарушенному транспорту фолата в центральную нервную систему, что, в свою очередь, вызывает нарушение метаболизма миелина и нейродегенерацию. В отличие от ранних проявлений аутоиммунного фолатного антитела EE, эти дети обычно представлены в возрасте от позднего детства до восьми лет [48, 49]. У больных детей наблюдается трудноизлечимая миоклонически-астатическая, миоклоническая и генерализованная тонико-клоническая эпилепсия.Другие неврологические проявления включают атаксию, задержку развития, гипотонию и регресс вехи развития. У детей, которые появляются в конце второго десятилетия, могут проявляться признаки тяжелой полинейропатии. Эти пациенты имеют почти необнаружимые уровни CSF 5 MTHF с уменьшением концентрации CSF MTHF более чем на 80% ниже нижнего предела контрольного диапазона [50]. Наиболее распространенными результатами ЭЭГ являются диффузное замедление фоновой активности и мультифокальные всплески [49]. МРТ головного мозга чаще всего показывает замедленную миелинизацию или гипомиелинизацию белого вещества головного мозга с легкой атрофией головного мозга и очень выраженной атрофией мозжечка [49].Ген FOLR1 расположен на хромосоме 11q13.3-q14.1. Гомозиготные мутации или сложные гетерозиготные мутации приводят к аутосомно-рецессивному расстройству [49].
Оба эти состояния отвечают на фолиновую кислоту 0,5–1 мг / кг / день. Фолиевая кислота доступна в L и D изомерных формах. Было показано, что форма L-изомера является более клинически эффективной. Следует подчеркнуть, что лечение фолиевой кислотой противопоказано, поскольку оно может усугубить дефицит MTHF в СМЖ, вызывая дальнейшее клиническое ухудшение [51].Пациенты, которым поставлен диагноз и которые проходят лечение в возрасте до 6 лет, могут продемонстрировать благоприятный, а иногда и драматический ответ с выраженным неврологическим выздоровлением и прекращением судорог. Старшая группа детей старше 6 лет имеет тенденцию к более позднему ответу с неполным неврологическим восстановлением. Тем не менее, лечение фолиевой кислотой все еще полезно для предотвращения дальнейшего ухудшения у этих пациентов [51].
5. Дефицит биотинидазы
Дефицит биотинидазы — это биотин-чувствительное, аутосомно-рецессивное нейрокожное метаболическое расстройство, вызывающее множественный дефицит карбоксилазы и проявляющееся приступами, гипотонией, зрительными / слуховыми симптомами, экземой и алопецией.Фермент биотинидаза расщепляет биоцитин до биотина, который служит кофактором для пяти биотин-зависимых ферментов карбоксилазы: пируваткарбоксилазы, пропионил-КоА-карбоксилазы, бета-метилкротонил-КоА-карбоксилазы и двух изоферментов ацетил-СоА-карбоксилазы. Эти карбоксилазы играют важную роль в синтезе жирных кислот, катаболизме аминокислот и глюконеогенезе. Когда активность биотинидазы составляет 10–30% от нормальной, это называется частичным дефицитом, а когда она составляет менее 10%, это называется глубоким дефицитом [52].Глобальная заболеваемость дефицитом биотинидазы составляет 1 на 60 000 живорождений [52]. Кровное родство связано с более высокими показателями до 20% и наблюдается в таких регионах, как Турция и Саудовская Аравия [53]. Дети без лечения обычно имеют нейрокожные особенности от 2 до 5 месяцев жизни [54], хотя проявление может быть в позднем подростковом или взрослом возрасте [55]. Считается, что неврологические особенности при дефиците биотинидазы являются результатом аберрантной миелинизации. Наиболее распространенной неврологической особенностью у нелеченных пациентов являются судороги, которые встречаются у 70% детей с симптомами и тяжелым дефицитом биотинидазы [56].Они могут принимать форму тонико-клонических, миоклонических или частичных припадков или проявляться как инфантильные спазмы [56]. Гипотония является еще одним частым наблюдением у детей с дефицитом биотинидазы. Презентация в более позднем возрасте сопровождается атаксией и задержкой развития, часто с проблемами зрения и потерей слуха. Когда дети остаются бессимптомными до более позднего детства или подросткового возраста, их проявление может сопровождаться такими признаками, как быстрая потеря зрения при скотомах, невропатия зрительного нерва и спастический парапарез, что приводит к диагностической путанице с ювенильным рассеянным склерозом [57].Кожные заболевания включают атопический / себорейный дерматит, алопецию, включая выпадение бровей и ресниц, гипопигментацию кожи или волос и грибковые инфекции кожи [58–61]. Респираторные симптомы также были описаны и включают гипервентиляцию, гортанный стридор и апноэ [62]. Гипервентиляция может быть вызвана метаболическим ацидозом (см. Ниже) и может привести к коме и смерти. Скорее всего, гортанный стридор обусловлен неврологическим поражением. Лактоацидоз обычно, но не всегда, наблюдается у детей с симптомами.Гипераммонемия легкой и средней степени распространена, хотя она может отсутствовать даже у сильно пораженных детей. Наиболее полезным нарушением обмена веществ для диагностики является наличие аномальных метаболитов органических кислот в сыворотке и моче, которые повышаются вследствие дефицита митохондриальной карбоксилазы, чаще всего 3-гидроксиизовалерата [57]. Другие повышенные органические кислоты включают 3-метилкротонилглицин и метилцитрат, что указывает на возможность множественного дефицита карбоксилазы [59]. CSF лактат и пируват могут быть повышены.Уровень биотинидазы в сыворотке будет низким и подтверждает диагноз. Биотинидазную активность измеряют либо полуколичественным флуорометрическим методом с использованием биотинил-6-амидохинолина в качестве субстрата, либо полуколичественным колориметрическим методом с использованием N-биотинил-п-аминобензойной кислоты в качестве субстрата [53]. Дефицит биотинидазы также может быть продемонстрирован в лейкоцитах периферической крови, культивируемых фибробластах кожи или амниотической жидкости для пренатальной диагностики [63]. Результаты нейровизуализации включают атрофию головного мозга с вентрикуломегалией, увеличенные пространства CSF и диффузные изменения белого вещества, которые могут быть связаны с дисмиелинизацией [59, 60].Сообщалось о рецидивирующей энцефалопатии с вазогенным отеком в двустороннем путамене и хвостатых ядрах, инфра- и супратенториальной коре, а также стволе мозга и атрофии при хронических заболеваниях [64]. МР-спектроскопия может показать снижение пика NAA, повышение уровня лактата и изменение соотношения холин / креатин. Эти спектроскопические данные сходны с митохондриальными нарушениями, такими как болезнь Ли или болезнь Альпера [60]. Результаты ЭЭГ при дефиците биотинидазы включают умеренное замедление фона, ослабление фона, мультифокальные пики, согласующиеся с ранней детской энцефалопатией, паттерн подавления вспышек, асинхронность и гипсаритмия [56, 57, 59, 60].ЭЭГ может быть нормальной у пораженных детей. Исследования ERG и VEP нормальны, в то время как BAEP может показать результаты, согласующиеся с нейросенсорной тугоухостью [60]. Ген биотинидазы локализован в хромосоме 3р25. Сообщалось, что по крайней мере 150 различных мутаций связаны с дефицитом биотинидазы [62]. Лечение биотином может предотвратить симптомы, если при скрининге новорожденных обнаружен дефицит биотинидазы. Если симптомы симптоматические, улучшение наблюдается часто в течение дня после лечения. Судороги часто не отвечают на AEDs, но быстро реагируют на добавление биотина [56].Было высказано предположение, что, подобно испытаниям с пиридоксином, исследование биотина следует рассматривать у любого ребенка с плохо контролируемыми припадками [57]. Разрешение симптомов при лечении может быть полезным, часто перед лицом множества неудачных предыдущих попыток без правильного диагноза [59]. Независимо от возраста или веса, доза 5–20 мг в день оказалась эффективной [59, 65] и должна продолжаться в течение всей жизни. Несоблюдение может привести к рецидиву симптомов в течение недель или месяцев [53].Дефицит холокарбоксилазы может проявляться симптомами, подобными дефициту биотинидазы, а также реагирует на прием биотина [60].
При рутинном скрининге новорожденных на предмет выявления расстройства [66] в развитых странах случаи полного дефицита биотинидазы встречаются редко. В тех частях мира, где универсальный скрининг недоступен, врачи должны обследовать всех родственников первой степени на предмет дефицита и лечения, поскольку среди близких родственников этот показатель высок [53, 59]. Следует избегать сырых яичных белков, поскольку они содержат авидин, который связывает биотин и снижает его биодоступность [62].Большинство клинических изменений, изменений ЭЭГ и визуализации могут быть обратимыми, за исключением нейросенсорной тугоухости [67], атрофии зрительного нерва и задержки развития [53, 59, 60, 62, 68].
6. Дефицит витамина B12
Leichtenstern [69] и Lichtheim [70] дали самые ранние описания неврологических ассоциаций мегалобластной анемии как поражений [71, 72] в задних и боковых столбах спинного мозга. Термин «подострая комбинированная дегенерация пуповины» (SCD) был придуман Russell et al.[73]. Фолиевая кислота была синтезирована в 1945 году, и ее широкое использование в лечении мегалобластной анемии привело к нескольким случаям обострения неврологических осложнений. Клиническая картина дефицита витамина В12 может быть связана с анемией или с неврологическими симптомами, последний из которых обсуждается ниже. У пациентов с мегалобластной анемией частота неврологических проявлений была следующей: SCD (15%), дисавтономия, периферическая невропатия (40%) и атрофия зрительного нерва (2%).Психиатрические проявления включают изменения настроения и поведения (20%), потерю памяти и снижение когнитивных функций (25%) [74]. Периферическая невропатия проявляется как дистальная симметричная сенсорная потеря с атаксией. Преобладают такие крупные волокна, как потеря вибрации и проприоцепция. Рефлексы могут быть увеличены, нормальны или уменьшены в зависимости от степени поражения спинного мозга. Пациенты без анемии или макроцитоза, как правило, имеют наиболее тяжелые проявления нервной системы [75].
У грудных детей материнская недостаточность витамина В12 является наиболее частой причиной и проявляется у грудных детей в возрасте от 4 до 8 месяцев [76].Матери часто вегетарианцы, поскольку витамин отсутствует в растениях. Начало у детей более быстрое (в течение нескольких месяцев), чем у взрослых (в течение нескольких лет), и в основном это проявляется в центральной нервной системе [77]. У детей могут наблюдаться задержка развития нервной системы, регресс моторных вех, неспособность развиваться, раздражительность, апатия, гипотония, гиперрефлексия, тремор, хореоатетоидные движения и микроцефалия [71, 76–81]. Приступы с дефицитом витамина В12 встречаются редко, но о них сообщалось особенно у детей [78, 80, 82], включая случай синдрома Веста [83].Предполагается, что потенциальным механизмом судорог является токсичность гомоцистеина, как было показано на крысах, и у детей может быть предрасположенность из-за не полностью сформированного гематоэнцефалического барьера [84]. Судороги также могут возникать у взрослых [84, 85].
Нейротоксические механизмы дефицита витамина В12 до конца не изучены. Витамин B12 является ключевым кофактором в двух биохимических реакциях: (1) синтез метионина из гомоцистеина метионинсинтазой и (2) превращение метилмалонил-КоА в сукцинил-КоА.Следовательно, при недостатке витамина B12 происходит накопление гомоцистеина и метилмалоновой кислоты, которые могут быть измерены для диагностики дефицита витамина B12 [76]. Метилкобаламин необходим в центральной нервной системе для синтеза миелина, и считается, что дефицит вызывает дисмиелинизацию, проявляющуюся в виде диффузного вовлечения белого вещества / аксона, приводящего к энцефалопатии, миелопатии, периферической невропатии и невропатии зрительного нерва. Если уровень сывороточного витамина B12 находится в пределах низкого нормального диапазона, измерения метионина и метилмалоновой кислоты могут быть более полезными для диагностики.Кроме того, пониженный распад метилмалонил-КоА вызывает избыток пропионил-КоА, что приводит к попаданию жирных кислот с нечетной цепью в нервные оболочки [86]. Повышенная концентрация в моче метилмалоновой кислоты является наиболее важным лабораторным тестом для диагностики дефицита витамина В12 на тканевом уровне [87, 88]. У детей с энцефалопатией атрофия головного мозга отмечается при первоначальном сканировании и может улучшаться после приема витамина В12 [72, 78, 79, 89]. МРТ спинного мозга может показать гиперинтенсивность Т2 в задних колонках, что соответствует SCD [90].
ЭЭГ показывает замедление при энцефалопатии. У пациентов с судорогами могут быть эпилептические разряды в ЭЭГ, которые могут быть диффузными [78] или очаговыми [85]. Модифицированная картина гипсаритмии наблюдалась у младенца с синдромом Веста, который не реагировал на АКТГ, но отвечал на
.- Классическая неонатальная форма (наиболее распространенная). Симптомы начинаются в течение нескольких дней жизни и могут включать плохое питание, недостаток энергии (летаргия), слабый мышечный тонус (гипотония), икоту, проблемы с дыханием, судороги, икоту и кому.
- Инфантильная форма. Симптомы начинаются только после 6 месяцев, такие как умственная отсталость, аномальные движения и поведенческие проблемы
- Позднее начало: Симптомы включают стеснение или скованность ног или рук (спастическая диплегия) и потеря зрения из-за повреждения глазного нерва (атрофия зрительного нерва).
- Переходная форма. Симптомы аналогичны классической форме, но уровень глицина снижается, и симптомы со временем могут улучшиться.
Последнее обновление: 18.11.2017
,От чего может болеть кишечник – : , ,
что делать, причины, симптомы и лечение
Боль – это сигнал который посылает нам организм, для того, чтобы обозначить нарушения его работы. Для органов верхнего отдела ЖКТ характерна боль в сопровождении изжоги, отрыжки, тошноты, боли за грудиной. Боль в кишечнике может сопровождаться нарушениями стула, а также вздутием. Она может быть четко локализованная или, наоборот, «растекаться» по всей нижней части живота.
Боль в кишечнике: причины
Боль в кишечнике может быть вызвана множеством причин. Самые распространенные – переедание, отравление, периодические женские боли, непереносимость определенных веществ (например, нередко встречается непереносимость лактозы и глютена), а также заболевания органов желудочно-кишечного тракта. Если не получается связать боль с определенным событием, например, с употреблением несвежих продуктов, то причиной могут служить функциональные нарушения работы кишечника. Смысл таких нарушений вытекает из самого названия – «функциональные», т.е. когда орган перестает выполнять предназначенную ему функцию в организме. Одной из самых распространенных функциональных проблем является Синдром Раздраженного кишечника (СРК)1.
При Синдроме Раздраженного Кишечника нарушается двигательная, или моторная, функция кишечника. Как это происходит и проявляется рассказываем дальше.
Для нас пища – это как топливо для автомобиля. Чтобы мы были здоровыми, пища должна хорошо перевариваться и усваиваться, насыщая организм полезными веществами. Кишечник играет ключевую роль в этом процессе.
Интересный факт: кишечник «двигается» всегда, даже когда мы спим! Это происходит благодаря гладкомышечным клеткам (ГМК), которые расположены вдоль и поперек кишечника. Таким образом, у кишечника есть продольный и поперечный мышечные слои.
У здорового кишечника эти два слоя работают сообща, в слаженном ритме. Как и любая мышца они попеременно сокращаются и расслабляются, что обеспечивает своевременное продвижение пищи. Под воздействием внешних факторов ритм работы кишечника может нарушаться: мышцы сокращаются, но последующего расслабления не происходит. Это состояние называется спазмом. Спазм проявляется не только болью в животе, но и нарушениями стула: диареей, запором, а так же вздутием2.
Как спазм связан с нарушениями стула и вздутием? Спазм кишечника изменяет, искажает скорость продвижения пищи. При спазмировании продольного слоя кишечника возникает диарея, а при спазмировании поперечного — запор. При запоре содержимое кишечника «застаивается» в кишечнике. В результате возникают неприятные процессы брожения, и выделяет газ. Итак, «раздраженный» кишечник – это спазмированный кишечник, работа которого нарушена. «Раздраженный» кишечник проявляет себя комплексом симптомов: боль в животе в сочетании с нарушениями стула или вздутием2.
Боли, как и другие симптомы СРК, появляются периодически, зачастую после приема пищи, и отступают после посещения туалетной комнаты. Характер боли часто вводит в заблуждение своими разнообразными проявлениями. Живот может то распирать (что характерно при повышенном газообразовании), то сжимать. Ощущения бывают ноющие, жгучие, иногда появляются рези и покалывания. При СРК боль беспокоит длительное время, от 3 месяцев, и проявляет себя в основном в дневное время суток.
Боль можно быстро устранить спазмолитиками, однако, до тех пор, пока моторика и функции органа не будут восстановлены, добиться значительных улучшений будет трудно1,3.
Как лечить боли в кишечнике?
Лечение боли в кишечнике напрямую зависит от причины, которая привела к болевым ощущениям.
Если появляющуюся боль можно связать с употреблением определенных продуктов или жирной пищи, то стоит пересмотреть режим питания. Поэтому часто назначается специальная диета. Добиться улучшения можно даже при соблюдении правил питания: избегая тяжелой и нездоровой пищи, а также пищи с низкой питательной ценностью.
Постоянный стресс и перенапряжение играют существенную роль в нарушении пищеварительных функций, поэтому следует корректировать эмоциональное состояние. Для этого можно рассмотреть любой из способов управления эмоциональным состоянием, могут быть полезными йога, дыхательная гимнастика, психотерапия.
Для быстрого облегчения болевых ощущений зачастую применяются обезболивающие препараты или спазмолитики, но не все препараты этой группы работают одинаково.
Первое отличие – место действия препарата. Большинство спазмолитиков оказывают общее спазмолитическое действие на весь организм. Звучит, на первый взгляд, неплохо, но задумайтесь, хотите ли вы получить дополнительное действие препарата там, где это не требуется? Для точечного воздействия существуют селективные спазмолитики, которые действуют именно в кишечнике, то есть там, где они нужны. Такие препараты не нарушают работу других органов, не вызывают системных побочных эффектов, например, понижения артериального давления или, наоборот, тахикардии, задержки мочи и т.д.
Второе отличие – точка приложения препарата или способ воздействия. Поскольку спазм – это длительное сокращение гладкомышечной клетки, то для снятия боли ее нужно расслабить. Одни препараты воздействуют непосредственно на гладкую мускулатуру ЖКТ, при этом, не влияя на общую перистальтику кишечника. Другие препараты идут более длинным путем – через опиоидные рецепторы (нервные окончания), которые могут влиять на чувствительность кишечника, однако ценой снижения активности желудка, то есть, провоцируя запор. Многие препараты-спазмолитики расслабляют гладкомышечные клетки — это приводит к устранению боли, НО: может ли полностью расслабленная клетка выполнять свою работу? Чтобы кишечник работал как заложено природой, клетку надо расслабить разумно — до ее нормального состояния. Воздействовать так умеют лишь некоторые препараты, что дает реальный эффект восстановления работы кишечника4.
Когда речь идет о «раздраженном» кишечнике, то выбор стоит делать в пользу именно таких спазмолитиков. Симптомы, повторяющиеся на протяжение длительного времени, говорят о том, что нарушение работы кишечника формировалось длительно. В этом случае логично, что решить проблему разовым приемом лекарства не получится.
Лечение боли в кишечнике и других симптомов СРК подразумевает не избавление от каждого из них по отдельности, а воздействие на ключевое звено — нарушенную работу кишечника, его двигательную активность. Возвращение кишечника к правильной физиологичной работе требует времени, но зато позволяет устранить неприятные симптомы на длительное время.
Лекарство от болей в кишечнике
Мы уже выяснили, что повторяющиеся боли в кишечнике могут быть проявлением Синдрома Раздраженного Кишечника, заболевания функционального, при котором нет так называемых органических (структурных) нарушений органа, но нарушены его функции. Для лечения СРК необходим направленный подход на восстановление моторной или двигательной функции кишечника.
Помимо корректировки диеты и стабилизации эмоционального состояния, на помощь может прийти препарат Дюспаталин® 135 мг в форме таблеток. Он действует фокусно — исключительно в кишечнике. К тому же, препарат «умно» подходит к управлению двигательной активностью мышечных стенок кишечника, благодаря тому, что не просто расслабляет спазмированную клетку, а регулирует ее активность.
Дюспаталин® 135 мг координирует двигательную активность и поперечных и продольных мышц кишечника, обеспечивая слаженный ритм работы кишечника. Таблетки помогают не только снять боль, при 14-ти дневном курсовом приеме они восстановливают работу «раздраженного» кишечника2,4. Таким образом, Дюспаталин® 135 мг помогает устранить вздутие, метеоризм, запор, диарею или их чередование5.
Дюспаталин® 135 мг рекомендуется применять по 1 таблетке 3 раза в день5.
Подробнее узнать о препарате вы можете здесь.
duspatalin.ru
Боль в кишечнике | Компетентно о здоровье на iLive
Отраженная боль в кишечнике
В редких случаях боль в кишечнике, которая ощущается в животе, не связана с органами брюшной полости. Существует теория, которая объясняет это просто: боль в животе имеет необычную способность путешествовать по глубоким нервным путям и выходить на участках, далеких от источника проблемы. Например, нижняя часть легких, почки, матка и яичники могут проецировать боль в животе. Этот тип боли называют иррадиирующая, отраженная или блуждающая боль, потому что, хотя она локализируется за пределами брюшной полости, речь идет именно о проблеме в брюшной области.
Некоторые из примеров отраженной боли:
- Правое плечо может проецировать боль на диафрагму, желчный пузырь, капсулу печени…
- Левое плечо может проецировать боль на диафрагму, селезенку, часть поджелудочной железы, желудка, изгиб селезенки, легкие …
- Боли в правой лопатке могут иррадиировать в желчный пузырь, желчные пути …
- Боли в левой лопатке могут иррадиировать в селезенку, часть поджелудочной железы
Боль в кишечнике также может быть:
Висцеральной, связанной с органами, которые спазмируют
Кишечная боль, связанная с участком внизу живота — она зачастую резкая, носит устойчивый характер. Боли, возникающие из-за воспаления в животе, довольно устойчивы. Эта боль усугубляет напряженность в брюшине в результате позиционных изменений.
Боли, связанные с брюшными сосудистыми нарушениями (тромбоз или эмболия) могут быть внезапными или постепенными в начале, и тяжелыми или умеренными в конце. Боли, связанные с разрывом аневризмы брюшной аорты, могут иррадиировать в спину, бок или половые органы.
Проблема в том, что интенсивность боли не всегда отражает серьезность состояния, ее вызывающего. Именно поэтому о каждой боли нужно сообщать врачу, и как можно быстрее. Тяжесть состояния имеет больше общего с внезапностью болей, особенно, если это резкие боли, локализованные в одном регионе, а не распространенными по всей брюшной полости.
Боль в брюшной стенке:
- Опоясывающий лишай (инфекция из-за опоясывающего герпеса)
- Воспаление хряща ребра
- Травма (из-за которой тянет мышцы)
- Раздражение нерва (невропатия)
- Грыжи
- Шрамы
- Воспалительные заболевания верхней части живота:
- Язвенная болезнь (язва двенадцатиперстной кишки, язва желудка)
- Эзофагит (гастроэзофагеальная рефлюксная болезнь)
- Гастрит (раздражение слизистой оболочки желудка)
- Панкреатит (воспаление поджелудочной железы)
- Холецистит (воспаление желчного пузыря)
- Холедохолитиаз (прохождение камней в желчном пузыре через желчный проток)
- Гепатит (инфекция или воспаление печени)
- Колит (инфекция или воспаление толстой кишки)
Локализация кишечной боли
Боли вокруг пупка
Боль, которая локализуется около пупка, может быть связана с небольшим расстройством кишечника или воспалением червеобразного отростка. Это заболевание называется аппендицитом. Участок боли представляет собой небольшой, толщиной в несколько пальцев, орган, который выступает наружу из толстой кишки в правой нижней части живота. Если ход пищи по нему будет затруднен, может развиться воспаление и аппендикс будет заполнен гноем.
Боль выше среднего участка живота
Центральную область живота называют эпигастральной областью. Боль в этой области в большинстве случаев связана с расстройствами желудка. Стойкие боли в этой области могут также сигнализировать о проблеме с двенадцатиперстной кишкой, поджелудочной железой или желчным пузырем.
Боль в верхней левой части живота
Хотя люди очень редко испытывают боль в том месте, где она действительно присутствует, то можно предположить, что это проблема с толстой кишкой, желудком, селезенкой и поджелудочной железой.
Боль в верхней правой части живота
Воспаление желчного пузыря часто вызывает сильную боль в правой верхней части живота.
Боль в нижней части живота
Боль ниже пупка может означать, что есть признаки заболевания толстой кишки. У женщин боли в этой области могут также указывать на инфекцию мочевых путей или воспалительные заболевания тазовых органов .
Боль в нижней левой части живота
Боль в этой части брюшной полости чаще всего свидетельствует о проблеме в нижнем участке толстой кишки. Есть несколько условий, которые могут повлиять на состояние этой области, такие как воспалительные заболевания кишечника или инфекции в толстой кишке, известные как дивертикулит.
Боль в нижней правой части живота
Воспаление толстой кишки может вызвать боль в нижней правой части живота. Боль при аппендиците может также распространяться на правую нижнюю часть живота.
ilive.com.ua
Болит кишечник симптомы и признаки болезни
Если у человека болит кишечник – это серьезный повод обратиться за помощью к доктору. Заболевания кишечного тракта способны принимать опасные для человеческой жизни формы. Поэтому рекомендуется следить за своим организмом и происходящими внутри изменениями.
В этой статье мы рассмотрим болезни кишечника и их симптомы.
Причины появления патологий
Заболевания любого из отделов кишечника возникают при наличии одного из факторов:
- Использование для терапевтических целей антибактериальных препаратов.
- Наличие генов, которые несут ответственность за рабочие функции кишечника.
- Повышенная работа иммунной системы.
- Однообразное питание со злоупотреблением вредных продуктов.
- Отсутствие активного образа жизни.
- Курение, злоупотребление спиртосодержащими напитками.
- Несоблюдение правил гигиены.
- Стрессовые ситуации.
- Прием в пищу сырых, обработанных пестицидами или просроченных продуктов.
- Патологии, связанные с головным мозгом.
- Нарушение внутреннего гормонального баланса.
Боли в кишечнике могут появиться не сразу. Этот фактор будет зависеть от разновидности патологического процесса. Заболевания подразделяются по локализации.
РЕЦЕПТ ПРОТИВ ГЛИСТОВ
Врачи выяснили, что является самым эффективным средством от глистов! По статистике, глисты есть у каждого 5 Россиянина. Читайте скорее рецепт, который поможет очистить организм от глистов всего за 7 дней…
Читать далее >>
Список болезней тонкого кишечника включает:
- непереносимость углеводов;
- болезнь Уиппла;
- патологии сосудов;
- энтериты;
- энтеропатия.
Недомогания характеризуются воспалительными процессами, при которых целостность кишечника претерпевает нарушения в оболочке слизистого слоя.
Недугами толстого кишечника являются:
- болезнь Крона;
- разновидности колитов;
- новообразования;
- воспалительные процессы.
Зачастую патологии данного вида возникают после перенесения кишечной инфекции, при несбалансированном питании, проведении терапии с использованием антибактериальных медикаментов.
Симптоматика недомоганий тонкого участка кишечника
Заболевания кишечника имеют свои характерные симптомы. Они могут быть похожи между собой, но при этом иметь незначительные отличия, на которые врачи обращают внимание в первую очередь.
Стандартными симптомами развития патологий тонкого участка кишечника считают:
- Понос.
- Болезненные ощущения в брюшине.
- Повышение уровня температуры тела.
- Приступы тошноты, рвоты.
- Кровянистые прожилки в каловых массах.
- Отсутствие желания принимать пищу.
- Снижение массы тела.
- Вздутие, метеоризм.
Если у человека болит кишечник, это свидетельствует о наличии недомогания, которое перешло в запущенную форму.
Симптомами эозинофильного энтерита являются:
- Тошнота, рвота.
- Жидкий стул, при котором каловые массы не смываются сразу.
- Развитие пищевой аллергии.
- Болезненные ощущения, имеющие локализацию в области пупка.
- Быстрая потеря веса.
- Реже выпот жидкости в брюшной полости.
Диагностика организма выявляет наличие опухолей, паразитов или других заболеваний.
Болезнь Уиппла является достаточно редким заболеванием. Доказано, что ею страдают чаще лица мужского пола, возраст которых превышает 40 лет. Симптоматика недуга схожа с предыдущим кишечными признаками.
Внекишечные признаки болезни Уиппла:
- Ухудшение функций слуха, зрения.
- Частые головные боли.
- Невозможность отведения газов.
- Нарушения сна.
- Появление дрожи в верхних конечностях.
- Затруднение функции дыхания.
- Прогрессирует деменция.
- Появление желания есть или пить чаще.
При этой патологии боль не имеет четкой локализации, что может затруднить первичную диагностику.
Проблемы с кишечником иногда говорят о развитии онкологического заболевания. Рак тонкого отдела кишки выявляется реже, чем остальные разновидности. Считается, что раковая болезнь развивается у мужчин вдвое чаще, чем у женщин. Таким заболеванием страдает контингент старше 60 лет.
Признаки развития рака неспецифичны, поэтому выявить его на ранних стадиях крайне сложно. Проявления заключаются в часто возникающем вздутии, периодами появляется тошнота, рвота. Возникают болезненные ощущения сдавливающего характера в пупочной области. Боль может пройти после приема препаратов против спазма и боли. Затем у больного появляется сухость кожи, быстро теряется вес, уровень зрения падает. Возможно ухудшение просвета, что приводит к обезвоживанию, непроходимости, сильному ухудшению самочувствия. Возникают сильные болезненные ощущения, рвота, вздутие, газы не отходят. Человеку потребуется обязательная помощь хирургов.

Болезнь Крона имеет схожие признаки: кожа становится сухой, появляется болезненность в пупочной области, больной теряет вес. Через некоторое время появляются «звезды» в уголках губ, сильное урчание, диарея. Состояние ногтей ухудшается с каждым днем, они начинают крошиться, принимают желтоватый оттенок. Кроме того, на коже начинают возникать красные пятна.
Симптомы заболеваний толстого участка кишечника
- Дивертикулез чаще возникает у людей пожилого возраста. Длительный промежуток времени заболевание не подает никаких признаков развития. У человека редко появляются запоры или болезненность в животе. Только при развитии осложнений патология выявляется рвотой, слабостью, сильными болями брюшной полости, повышением уровня температуры тела.
- Колит, который носит хроническую форму, характеризуется неспецифичными признаками. Чаще всего они проявляются периодическими приступами. У больного появляются болезненные ощущения в брюшине, сопровождающиеся позывами к процессу безрезультатной дефекации. Расстройства стула сменяются запорами, каловые массы содержат кровь, появляется тошнота (реже рвота). Можно наблюдать раздражительность, сильную потерю массы тела, нарушения функции сна, часто возникают головные боли.

- Проявления неспецифического язвенного колита заключаются в алых кровотечениях из прямой кишки, поносами, которые случаются периодами. Реже наблюдается боль с одной из сторон живота. Больной страдает слабостью, падает работоспособность. Данная патология считается состоянием, которое предшествует раку кишечника, поэтому требует к себе повышенного влияния.
- При развитии раковой патологии в прямой кишке человек начинает чаще страдать запорами (реже поносами), появляются боли в кишечнике, кровь в кале, повышается утомляемость, немного поднимается температура. Болезни кишечника такого плана удается выявить только при регулярном обследовании, так как недомогание длительный промежуток времени способно не показывать себя.
Общие недуги
Спаечная патология имеет признаки, которые будут похожи на развитие опухолевых новообразований. Симптоматика зависит от локализации и степени развития спаек. Появляются запоры, боли в кишечнике, имеющие нечеткую локализацию, затем возникает рвота (реже она имеет запах кала), газы перестают отходить, постоянное ощущение вздутия. Первое время стул бывает неустойчивый, боль имеет четкую локализацию.

Инфекционная форма гастроэнтероколита выявляется по следующим признакам:
- Слабость, тошнота, рвота.
- Повышается уровень температуры.
- Кал постепенно принимает водянистый вид.
- Появляются признаки обезвоживания.
Данные проявления не менее опасны для человека, чем те, которые имеют конкретную локализацию. Заболевания такого плана способны перерасти в более серьезные, если их вовремя не диагностировать, не начать своевременную терапию.
Диагностические мероприятия
Выявить развивающиеся заболевания кишечника можно, проходя ежегодные комплексные исследования. Врач осматривает пациента, узнает о симптомах, которые беспокоят, производит пальпацию живота, затем назначает ряд диагностических мероприятий для обнаружения возможной патологии в организме.
Поставить диагноз позволяют лабораторные и аппаратные методы исследования. Пациенту необходимо сдать кровь на общий, биохимический анализ, каловые массы, мочу.
Производятся:
- колоноскопия;
- ректороманоскопия;
- эндоскопия;
- исследование ультразвуком;
- компьютерная томография;
- рентгенография.
При необходимости назначается процедура магниторезонансной томографии.
Терапия болезней
Терапевтические мероприятия назначаются после того, как будет поставлен диагноз. Зачастую врачи рекомендуют производить комплексное лечение, которое включает: диету, медикаментозную терапию, использование народных способов, физиотерапевтические процедуры. При острой необходимости назначается хирургическое вмешательство.
В качестве медикаментов используются препараты, которые снимут воспаление, а также средства, позволяющие избавиться от инфекционных поражений. Кроме того, используют моделирующие иммунную систему средства – агенты, способные модифицировать патологию.
Важно помнить, что медикаментозная терапия будет длительной, возможно, будет сопровождена побочными воздействиями препаратов. Но именно при помощи препаратов удается избежать усугубления заболевания, появления рецидивов или осложнений. Выбор средств зависит от места поражения кишечника, степени развития недомогания, индивидуальных факторов организма человека
Обращение к хирургии потребуется, если патологию не удалось вылечить при помощи медикаментов или при тяжелом состоянии пациента, когда недуг прогрессирует быстро, сопровождаясь тяжело переносимыми симптомами. Выбирать самостоятельно методы терапии запрещается, так как это грозит опасными последствиями.
Народные средства медицины
Использование средств народной терапии будет зависеть от симптоматики проявления болезни кишечника. В основном народную медицину используют, чтобы облегчить состояние.

Важно помнить, что любые рецепты могут вызвать негативную реакцию организма, поэтому применять их следует осторожно, соблюдая точную рецептуру.
Так как народные средства терапии используются для избавления от симптомов, разрешается принимать отвары трав, которые способны оказывать влияние на состояние стула, смогут снять воспаление или окажут антибактериальный эффект.
Рецепты народной медицины можно применять только в совокупности с медикаментозными и диетическими методами, так как они не помогут при тяжелых состояниях и не избавят человека от болезни кишечника. При этом не следует принимать средства без консультации с лечащим врачом.
Диетическое питание
Диета является важным аспектом лечения заболеваний. Рацион диетического питания назначает врач, в зависимости от заболевания и симптоматики, которая сопровождает болезнь.
Приемы пищи должны осуществляться по часам, не менее 4-5 раз в день. Потребуется отказаться от некоторых блюд:
- Соленое, сладкое, кислое, острое.
- Жареное, копченое, маринованное.
- Отруби, бобовые, орехи.
- Алкогольные, газированные напитки.
- При непереносимости лактозы, ограничить потребление молока или молочных продуктов.
Важно помнить, что неправильное питание отразится на состоянии здоровья, поэтому лучше не рисковать и определенное время держаться строгой диеты. Она предусматривает комплексность, полноценность получаемых веществ, но при этом не позволяет употреблять вредные для организма продукты.
Обязательно нужно следить за сроком годности всех продуктов и блюд, так как большинство кишечных инфекций связано с употреблением несвежей еды. Лучше есть проверенные блюда и не рисковать, употребляя незнакомые фрукты, овощи, рыбу и т.д.
Следует соблюдать питьевой режим. Для взрослого человека со среднестатистической массой тела требуется не менее 2000 мл чистой негазированной воды в сутки. Этот показатель не является фиксированным для всех, устанавливается индивидуально для каждого. Отказ от вредных продуктов является обязательным пунктом, если болит кишечник.
Осложнения
Проблемы с кишечником при отсутствии должной терапии могут вызывать опасные патологические состояния. Кишечная инфекция может попасть в организм и вызвать серьезную интоксикацию. Воспалительные процессы перерастают в язвенные патологии, после чего способны привести к раковым образованиями или прободению кишечника. Выявленное несвоевременно заболевание, при определенных состояниях приводит к летальному исходу.

Если патология потребовала проведение хирургического вмешательства, например, частичной резекции кишечника, то больной не сможет вернуться к прежнему образу жизни, так как потребуется пожизненное наблюдение у врачей, питание только по строгой диете, прием специализированных препаратов. Нет никакой гарантии полного выздоровления и избежания рецидивов. Поэтому не рекомендуется запускать патологию.
Игнорирование признаков недомогания зачастую приводит к тому, что больной получает дополнительные недуги, которые при сочетании с кишечными патологиями становятся опасными для жизни.
Профилактические меры
Чтобы не допускать развития патологий, рекомендуется отказаться от вредных привычек, например, от курения и злоупотребления алкогольными напитками. Рекомендуется регулярно посещать врача, проходить комплексные обследования, лечить кишечник даже от безобидных, на первый взгляд, патологий. Избегать неправильного питания.
Желательно вести здоровый образ жизни, заниматься спортом или делать упражнения, которые помогают работе кишечника. Обязательным пунктом профилактических мероприятий является контроль веса, так как быстрая потеря или набор массы говорит о возможном развитии серьезных болезней. Многих недомоганий поможет избежать активный образ жизни. Нужно чаще отдыхать, не перегружать свой организм тяжелой работой. Не менее полезным будет укрепление иммунной системы с помощью витаминов, закаливания.
Важно помнить, что только врач сможет дать рекомендации о том, как лечить кишечные недомогания. Кишечник надо сохранять в хорошем состоянии, так как от него зависят многие функции организма. Поэтому знать, как проявляются себя первые признаки патологии, рекомендуется всем, чтобы своевременно обратить на них внимание, вовремя обратиться к специалистам для получения рекомендаций, и избежать возможных осложнений.
vnutrizhivota.ru
от чего и что делать при болях в животе
Больной кишечник предоставляет людям много неприятностей. Кроме болевого синдрома, у пациентов могут развиваться и другие симптомы, которые сильно влияют на качество их жизни.
Локализация и характер боли
Кишечник занимает большую часть брюшной полости, поэтому когда он болит, болевой синдром может проявляться в любой точке живота.
Тем не менее по локализации боли врач может предположить, какая часть кишечника поражена:
- Боль по всему животу может указывать на аппендицит, болезнь Крона, синдром раздраженного кишечника. Боль внизу живота наблюдается при кишечной непроходимости, аппендиците.
- Если болевой синдром локализируется в центре живота, это может указывать на аппендицит, гастроэнтерит.
- При боли в левой подвздошной области можно заподозрить болезнь Крона, рак кишечника.
- Причинами боли в правой подвздошной области могут быть аппендицит, дивертикулит, грыжи.
В определении причины того, из-за чего болит кишечник, важна информация не только о локализации боли, но и о ее характеристиках:
- Внезапное развитие болевого синдрома может указывать на опасную ситуацию, когда следует немедленно обратиться к врачу. Примером такой ситуации является прекращение кровоснабжения кишечника.
- Спастическая боль – вызывается сокращением и расширением кишечника. Причиной этой боли может быть кишечная непроходимость.
- Тяжелая, постоянная боль с внезапным началом может быть признаком перфорации язвы желудка или двенадцатиперстной кишки, дивертикулита, аппендицита.
- Боль при аппендиците может сперва начинаться в околопупковой области, а по мере прогрессирования болезни передвигается в правую подвздошную область.
- Спазмы и вздутие живота могут указывать на метеоризм и усиленное образование газов в кишечнике.
- Внезапные спазмы в животе и диарея являются признаком гастроэнтерита – вирусного или бактериального воспаления кишечника и желудка.
- Если кишечник ноет постоянно, это может указывать на синдром раздраженного кишечника, воспалительные заболевания кишечника, запоры.
Интересно, что нервная система кишечника устроена таким образом, что она не реагирует на разрез. Боль чаще всего возникает из-за растяжения или спазма кишки. Тяжелая и постоянная боль в кишечнике может указывать, что в патологический процесс вовлечена брюшина – богато иннервированная, тонкая оболочка, которая покрывает кишечник снаружи.
Причины
Боль в кишечнике может быть вызвана различными заболеваниями. Однако основными причинами являются инфекции, новообразования, воспалительные процессы, непроходимость кишечника.

Самые распространенные причины:
- Диспепсия – это состояние нарушенного пищеварения. Симптомы диспепсии могут включать чувство переполнение кишечника, метеоризм, изжогу, тошноту и боль в верхней части живота.
- Запор – затрудненное и очень редкое опорожнение кишечника. Кроме редкой и болезненной дефекации, запоры характеризуются наличием спазмов кишечника, ухудшением аппетита, общим недомоганием, вздутием.
- Гастроэнтерит – воспалительное заболевание кишечника инфекционной этиологии, вызванное вирусами или бактериями. Симптомы гастроэнтерита включают водянистую диарею, тошноту и рвоту, боль в животе, спазмы кишечника, головную боль, повышение температуры тела.
- Синдром раздраженного кишечника – распространенное заболевание, поражающее толстый кишечник. Признаками этого заболевания являются боль и спазмы в животе, ощущение вздутия кишечника, метеоризм, диарея или запор, наличие слизи в стуле. У большинства людей с синдромом раздраженного кишечника заболевание носит хронический характер с периодами обострения и затихания.
- Пищевое отравление – заболевание, вызванное употреблением загрязненной пищи. При этом чаще всего развивается гастроэнтерит, проявляющийся тошнотой и рвотой, диареей, спазмами и болью в животе, повышением температуры тела.
- Вздутие живота – это состояние является следствием повышенного газообразования в кишечнике. При растяжении петель кишечника избытком газов развиваются боли в животе.
- Непереносимость лактозы – нарушение усваивания лактозы в кишечнике. Лактоза – это естественный сахар, содержащийся в молоке и молокопродуктах. Если она не усваивается, это может стать причиной повышенного образования газов, боли и вздутия живота, диареи.
- Болезнь Крона – хроническое воспалительное заболевание пищеварительного тракта. Главными симптомами болезни Крона являются боль в животе, диарея, ухудшение аппетита, повышение температуры тела, снижение веса, анемия, наличие крови в кале.
- Язвенный колит – воспалительное заболевание, при котором в кишечнике возникает хроническое воспаление и образуются язвы. Язвенный колит проявляется диареей, болью и спазмами в кишечнике, болью в прямой кишке, наличием крови в стуле, снижением веса, усталостью, повышением температуры тела.
- Аппендицит – воспаление червеобразного отростка (аппендикса). Симптомы включают боль в животе, ухудшение аппетита, тошноту и рвоту, повышение температуры.
- Новообразования кишечника – это могут быть доброкачественные или злокачественные опухоли. Чаще всего поражается толстый кишечник, что проявляется диареей или запорами, изменением консистенции стула, кровью в кале, постоянны спазмами и болью в животе, вздутием и метеоризмом, чувством неполного опорожнения, общей слабостью и усталостью, необъяснимым снижением веса.
Что делать?
Пациентов интересует, что делать, если болит кишечник. В случае малейших сомнений о безобидности боли в животе необходимо немедленно обратиться к врачу.
Также обратиться за медицинской помощью нужно в случае сильной или повторяющейся боли в животе, при сочетании болевого синдрома с:
- рвотой кровью;
- кровянистым или черным стулом;
- одышкой;
- повышением температуры;
- любыми признаками обезвоживания;
- невозможностью дефекации, особенно при комбинации с рвотой;
- болезненностью живота при касании;
- длительностью боли дольше нескольких часов.
Часто человеку хорошо известно, от чего у него болит кишечник. Если характер боли и ее локализация не поменялись, а причины болевого синдромы не представляют собой угрозы для здоровья и жизни больного, он может предпринять определенные меры по улучшению своего состояния.
Часто используемые методы лечения болей в кишечнике в домашних условиях:
- употребление меньшего количества еды;
- прием небольшого количества пищевой соды;
- употребление лимона или лимонного сока;
- отказ от употребления алкоголя и курения.
Некоторые пациенты отмечают облегчение боли после употребления:
- имбиря;
- мяты;
- корня солодки;
- ромашкового чая.

У части больных эти меры могут облегчить симптомы, но если боль в кишечнике продолжается, нужна медицинская помощь. Нельзя бездумно принимать рекламируемые препараты от болей в животе, ведь средства, которое могло бы вылечить все причины этой проблемы, не существует.
До установления причины болей кишечника не следует принимать аспирин или нестероидные противовоспалительные препараты. Они могут при некоторых заболеваниях ухудшить состояние пациента, а также сгладить клиническую картину, из-за чего врачу будет трудно выяснить, из-за чего у человека болит кишечник.
Если больной точно знает, какова причина его боли в кишечнике, а характер и выраженность симптомов не изменились, он может принять несильно действующие препараты, назначенные ему врачом при подобной ситуации, например, Но-шпу при спазмах в животе. При неэффективности такого лечения нужно обратиться за медицинской помощью.
Чтобы уменьшить риск появления болей в кишечнике, нужно:
- Соблюдать правила здорового питания с рационом, богатым фруктами, овощами и цельнозерновыми продуктами.
- Регулярно заниматься физическими упражнениями.
- Бросить курить.
- Не злоупотреблять спиртными напитками.
- Соблюдать правила личной гигиены. Особенно это утверждение касается частого мытья рук, а также избегания предметов или продуктов, которые могут быть заражены вирусами или бактериями.
Кроме того, каждая причина боли в животе имеет свою специфическую профилактику.
Боль в животе – частый симптом многих заболеваний пищеварительного тракта. Одни из них носят функциональный характер и не являются опасными для жизни. Другие могут стать причиной тяжелого состояния пациента и даже привести к смерти. Именно поэтому любые новые или изменившиеся симптомы болей в кишечнике нуждаются во внимании врача.
Автор: Тарас Невеличук, врач,
специально для Moizhivot.ru
Полезное видео о синдроме раздраженного кишечника
zhkt.ru
Боли в кишечнике: причины и лечение
Самым распространенным симптомом расстройств пищеварительной системы человека являются боли в кишечнике, причины и лечение, которых многообразны. Любые болевые ощущения в нижней части живота заслуживают внимания врача и требуют обследования пациента для выявления причин их возникновения.
Как проявляется боль в кишечнике
Боли в кишечнике возникают по причине воздействия патологических импульсов на органы брюшной полости. Они могут быть:
- тянущие;
- жгучие;
- спастические;
- тупые;
- ноющие;
- давящие и распирающие;
- приступообразные;
- режущие.
к содержанию ↑Боли могут возникать периодически, либо носить постоянный характер, стихать или усиливаться через определенный промежуток времени. Для диагностики заболевания важно выявить, как именно болит кишечник – продолжительность болевых ощущений, их характер, а также наличие сопутствующих симптомов.
Причины болей в брюшной полости

Болевые ощущения в животе могут быть симптомом различных кишечных заболеваний:
- кишечная непроходимость, заворот кишечника;
- полипы, опухоли;
- острые инфекционные гастроэнтериты: пищевые отравления, бактериальные и вирусные инфекции, ботулизм, сальмонеллез, дизентерия и т.д.;
- токсические гастроэнтериты: отравления грибами, растениями, лекарствами, рыбой;
- воспалительные поражения кишечника: флегмона, болезнь Крона, болезнь Уиппла, воспалительные процессы невыясненной этиологии;
- язвенные поражения отделов кишечника;
- гельминты;
- аппендицит;
- синдром раздраженной кишки.
Патологический процесс может протекать в любом из отделов кишечника, поражая тонкую, ободочную, слепую, толстую кишку и аппендикс.
к содержанию ↑Боль в брюшной полости может ассоциироваться с другими заболеваниями, не связанными с поражениями кишечника – это воспалительные поражения органов малого таза у женщин, воспаление предстательной железы у мужчин, различные патологии желудка и других органов пищеварительной системы.
Диагностика кишечных расстройств
Практически все болезни кишечника проявляются совокупностью симптомов. Жалобы пациента не ограничиваются только тем, что у него болят кишки, также могут выявляться: диарея, запор, повышение температуры тела, рвота, общее недомогание. Чтобы определить, что делать в данной ситуации и какую тактику лечения избрать, следует правильно установить диагноз.
Клиническая картина кишечных расстройств, сопровождающихся болью в животе.
| Заболевание | Характер боли | Сопутствующие симптомы |
|---|---|---|
| Инфекционные гастроэнтериты | резкая, схваткообразная, часто сопровождающаяся урчанием. При сальмонеллезе покалывания ощущаются справа. | Симптомы сильной интоксикации: тошнота, рвота, водянистый стул, повышение температуры тела до 39,5. В тяжелых случаях обезвоживание. |
| Пищевые инфекции | Схваткообразная, захватывающая всю область живота | Многократный понос со слизью, тошнота, рвота, повышение температуры (не всегда) |
| Ротавирусы | Спастическая, болезненность при пальпации вокруг пупка, и в верхней части живота | Сильная диарея до 20 раз в сутки, стул желтого или зеленого цвета, рвота в некоторых случаях |
| Отравления грибами | Схваткообразная | Слюно и слезотечение, потливость, рвота, понос |
| Болезнь Уиппла | Приступообразная после еды | Боли в суставах, диарея, снижение веса, увеличение лимфоузлов, кашель, температура |
| Флегмона | Ноющая, напряжение брюшной стенки | Высокая температура, недомогание, головная боль |
| Болезнь Крона | Вздутие кишечника, выпячивание живота справа, режущие, схваткообразные болевые ощущения | Диарея, недомогание, поражения прямой кишки, повышенная температура тела до 38,5, сильное снижение веса |
| Язва тонкой кишки | Периодические боли в кишечнике после еды разного характера: ноющие, режущие, урчание | Анемия, дискомфорт после приема пищи, метеоризм |
| Язвенный колит | Кишечные колики, обусловленные метеоризмом и частой диареей. Сильный болевой синдром возникает при распространении воспалительного процесса на область висцеральной брюшины | Понос с кровью и слизью до 30 раз в сутки, обезвоживание, анемия, повышение температуры тела. |
| Гельминты | Периодические боли разного характера: резкие, колющие, спастические перед стулом | Головная боль, кашель (при аскаридозе), нарушения сна, зуд в анальном отверстии. |
| Кишечная непроходимость | Сильная, резкая, постоянная боль, затрагивающая всю область живота. Может начаться при попытке дефекации | Рвота с запахом фекалий или желчи, вздутие живота |
| Опухоли | Периодические неприятные ощущения в области кишечника, переходящие с развитием болезни в острую боль | Анемия на ранних стадиях, остальные симптомы проявляются при развитии кишечной непроходимости |
| Аппендицит | Периодические покалывания в правой части живота, переходящие в острую колющую боль. Локализация болевых ощущений зависит от того, где находится аппендикс. У большинства пациентов боль локализуется справа, однако, болевые ощущения могут появляться и с левой стороны или выявляться при пальпации прямой кишки и влагалища | Отсутствие аппетита, тошнота, рвота – у 50% больных. Повышение температуры поднимается в случае осложнения острого аппендицита – перитонита. |

Характер и интенсивность болевого синдрома различается в зависимости от локализации патологического процесса в кишечнике.
При поражениях тонкой кишки дискомфорт обычно возникает во второй половине дня. Живот может болеть непосредственно перед актом дефекации, что указывает на заболевания толстой кишки, причем после стула больной чувствует явное облегчение. Если болезненные ощущения, напротив, усиливаются после стула и при ходьбе, то это указывает на глубокий воспалительный процесс в кишечнике.
к содержанию ↑Лечение болей в кишечнике
Лечебная тактика при кишечных расстройствах избирается в соответствии с определением причины заболевания и установлением верного диагноза.
При состояниях опасных для жизни: подозрении на аппендицит, кишечную непроходимость, диарее с кровью, многократной рвоте, острой нестерпимой боли, повышении температуры тела – необходимо немедленно вызывать скорую или неотложную помощь.
Первая помощь до приезда медицинской бригады:
- Регидратация во избежание обезвоживания при многократных эпизодах рвоты и диарее у больного. Пить по столовой ложке регидрона внутрь каждые 5 минут.
- Постельный режим при острых болях.
- Жаропонижающее при температуре тела свыше 38,5.
При любых состояниях, сопровождающихся кишечным дискомфортом, вне зависимости от степени тяжести, следует обратиться за консультацией к врачу-гастроэнтерологу или терапевту для прохождения обследования. До приема врача живот лечить придется симптоматически.
Чем снять боль в домашних условиях
Очень часто расстройство кишечника возникает после приема некачественных продуктов питания и выражается характерными симптомами: человека тошнит, возникает спастическая боль в кишечнике непосредственно перед актом дефекации, стул жидкий 2 – 3 раза в сутки. В этом случае рекомендовано выпить адсорбенты: активированный уголь, энтеросгель и принять эубиотики.
В домашних условиях справиться с симптомами кишечных расстройств можно следующими средствами:
- Спастическая боль – спазмолитики: атропин, но-шпа, папаверин.
- Кишечная колика и газы («крутит живот») – эубиотики: линекс, хилак-форте, бактисубтил, бифиформ, энтерол, бифидумбактерин.
- Тяжесть после еды – пищеварительные ферменты: мезим, креон, панкреатин, фестал.
- Диарея – противодиарейные лекарства: смекта, десмол, лоперамид, имодиум, споробактерин, полифепан.
- Запор – слабительные: дюфалак, форлакс, бисакодил, гутталакс, нормазе. Можно попить фенхелевый настой.
Опрос
Загрузка …Внимание: не следует при болях в кишечнике принимать анальгетики, так как они раздражают слизистую желудка и могут только усугубить состояние.
При расстройствах кишечника, сопровождающихся коликами, диареей и тошнотой, наряду с приемом таблеток необходима диета. Лечебное питание должно способствовать уменьшению патологического процесса в кишечнике и нормализации его функционального состояния. При расстройстве стула следует придерживаться щадящей диеты, исключающей пищу, раздражающую кишки (жирное, сладкое, пряное, жареное). Можно есть каши на воде, супы на нежирном говяжьем бульоне, сухари или сушки, паровые рыбные или мясные котлеты.
к содержанию ↑Желательно пить больше жидкости: некрепкий чай, минеральную воду, отвар шиповника.
Видео — боли в кишечнике
netgastritu.com
что делать, как лечить боль
Часто болит сильно желудок и кишечник после употребления пищи, что указывает на нарушение пищеварения. На пищеварительный процесс влияет множество факторов. Это и эмоциональное состояние, и качество пищи, и скорость сокращения гладких мышц, и морфологические изменения слизистой.
Для некоторых заболеваний характерны так называемые голодные боли, которые возникают в ночное время. Чтобы понять причины дискомфорта необходимо пройти обследование, поскольку специфические симптомы не характерны для болезней ЖКТ (как правило, тошнит, нарушается стул, снижается аппетит, появляется слабость).
Почему болит кишечник и желудок
Часто заболевания желудка и кишечника взаимосвязаны, поскольку нарушение деятельности одного из органов приводит к ухудшению функций второго. Так, если в кишечнике нарушена перистальтика или есть опухоли, перегибы, то пищевая масса задерживается дольше, чем это необходимо, начинается процесс гниения и газообразование, что и вызывает боль в области желудка.
Прободение язвы желудка может произойти не только в область брюшной полости, но и в другие прилегающие органы, например, кишечник, что повлияет на функцию обоих органов. Некоторые заболевания вызывают одновременную боль в желудке и в кишечнике, как, например, при опущении желудка, гастроэнтерите, пищевом отравлении.
Как правило, боль ощущается в том месте, где расположен орган, в котором протекает патологический процесс, но бывает, что трудно понять, где именно эпицентр боли. Кроме того, боли отдают и в другие органы, поскольку их иннервация осуществляется одним нервным пучком. Боль в кишечнике может быть спровоцирована различными факторами. Наиболее часто встречаются следующие.
Вздутие живота
Вследствие повышенного газообразования происходит растяжение мышечных тканей кишечника, что и приводит к болезненности.
Запор
Невозможность опорожнить кишечник из-за снижения его эвакуаторной функции. Каловые массы задерживаются, что вызывает боль, спазмы, вздутие, недомогание.
Повышенное содержание соляной кислоты в желудочном соке
Если ее слишком много, то она разрушает нерастворимую слизь (муцин), которая защищает слизистую желудка и кишечника от самопереваривания. На выработку кислоты влияет бактерия хеликобактер, а также некоторые заболевания желудка. При воспалении слизистой желудка или кишечника возникает боль, тошнота, рвота, может подняться температура, ощущается слабость.
Гастроэнтерит
Воспалительное заболевание кишечника, вызванное вирусной или бактериальной инфекцией. При поражении появляется понос, тошнота и рвота, боль в животе, спазмы кишечника, жар, головная боль; отравление. Из-за употребления испорченных продуктов развивается гастроэнтерит, для которого характерны тошнота и рвота, спастические боли, диарея, повышенная температура тела.
Диспепсия
Подобный диагноз ставится только в том случае, если не выявлены органические поражения кишечника. Считается, что диспепсия возникает в результате нарушения регуляции функции кишечника и вызвана стрессом, нарушением питания, приемом медикаментов, гиповитаминозом, повышением концентрации соляной кислоты в желудочном соке или заражение хеликобактерией.
При заболевании повышается чувствительность интерорецепторов, что приводит к нарушению моторики желудка и кишечника и изменению состава пищеварительных соков.

Для диспепсии обычны тяжесть в желудке, тошнота, рвота, голодные боли вверху живота, чувство раннего насыщения, медленная эвакуация пищевых масс из желудка в кишечник
Лактозная непереносимость
Патология возникает, поскольку отсутствует фермент, расщепляющий лактозу. Болезнь может быть врожденной или развивается на фоне повреждения энтероцитов, что наблюдается при заболеваниях тонкого кишечника.
В норме молочный сахар расщепляется в тонкой кишке на глюкозу (обеспечивает клетки энергией) и галактозу, необходимую для развития нервной системы. При лактозной недостаточности лактоза не распадается и поступает в толстый кишечник, где начинает бродить, что вызывает снижение рН, повышенное газообразование и увеличение секреции воды.
После употребления молока появляется пенистый, жидкий стул до 10–12 раз в сутки, метеоризм, кишечные колики, дисбактериоз. У детей грудного возраста при лактозной недостаточности наблюдается недобор веса, изменения со стороны ЦНС.
Синдром раздраженного кишечника
Возникает из-за деструктивных процессов в толстом кишечнике. Патология, как правило, хроническая и характеризуется периодами обострения и ремиссии. Симптомами являются спастические боли в животе, переходящие потом в режущие, вздутие, нарушение частоты и консистенции стула, слизь выходит с калом.
При патологии пациенты жалуются на ощущение неполного опорожнения кишечника и на постоянную ноющую или режущую боль в животе, которая проходит после дефекации. Часто при заболевании появляются императивные (внезапные, неконтролируемые) позывы к опорожнению кишечника.
Язвенный колит
Диагностируется при язвенно-воспалительном поражении слизистой толстой ободочной и прямой кишки. При заболевании развиваются тяжелые местные и системные осложнения. Симптомы колита это схваткообразные боли в животе, понос с кровью, кишечные кровотечения.
У 10–20% больных возникают внекишечные проявления, такие как дерматологические патологии, стоматит, воспаление глаз, болезни суставов, размягчения костей, остеопороз и другие.
Аппендицит
Развивается вследствие воспаления червеобразного отростка слепой кишки, что бывает спровоцировано перекрытием просвета аппендикса каловыми камнями, разросшейся лимфоидной тканью, перегибом петли. Чаще воспаление протекает остро и уже через 72 часа возможен разрыв кишки и выход ее содержимого в брюшную полость.
Значительно реже встречается хронический аппендицит, когда воспаление развивается длительное время, что вызывает атрофические и склеротические процессы в аппендиксе, а также воспалительно-деструктивные, при которых образуются спайки, кисты, разрастается грануляционная ткань в стенках и просвете органа.
При заболевании появляется нарастающая ноющая или спастическая боль в правой подвздошной области, возможна тошнота, рвота, задержка стула и газа, жар.
Болезнь Крона
Воспалительное заболевание, которое может развиваться в любом отделе желудочно-кишечного тракта. Чаще поражение обнаруживается в стенках подвздошной кишки. Имеет хроническое, прогрессирующее течение.
Признаками болезни считается боль в области кишечника и желудка, понос с кровью, железодефицитная анемия, потеря аппетита и веса, поражение опорно-двигательного аппарата, кожи и глаз. Провоцируют заболевание генетическая предрасположенность, аутоиммунные реакции, вредные привычки и бесконтрольный прием лекарств, плохая экология.
Читайте также:
Новообразования
Чаще всего опухоли доброкачественные или злокачественные разрастаются в толстой кишке. Они влияют на эвакуацию каловых масс, могут кровоточить и вызывать болезненные ощущения по ходу кишечника. Доброкачественные образования неспособны к метастазированию, в отличие от злокачественных, и не вызывают симптомы отравления. Чаще опухоль обнаруживается у людей старше 50 лет.
Кишечная ишемия
Возникает из-за нарушения кровообращения в кишках. Она проявляется сильной, схваткообразной болью во всем кишечнике, урчанием, метеоризмом, запором или поносом, снижением веса. Заболевание является осложнением атеросклероза, диабета, варикоза и других подобных патологий.
При возникновении болевого синдрома мышцы брюшной полости в расслабленном состоянии. Боль появляется через полчаса после принятия пищи и локализуется она в области пупка, характеризуется как спазмы или схватки. По мере прогрессирования болезни болевой синдром становится интенсивнее.
Непроходимость кишечника
Пища не может пройти отделы кишечника, поскольку перекрыт просвет кишок (из-за спазма, сдавливания, закупорки) или возникло расстройство иннервации или гемодинамики. При непроходимости происходит задержка стула и газов, рвота, отмечается тошнота, схваткообразные боли в животе, которые не зависят от приема пищи и повторяются с периодичностью 15–25 минут.
Выделяют полную или частичную непроходимость, а также острую, подострую и хроническую. При острой кишечной непроходимости в течение 2–12 часов ведущими симптомами являются боль, затем болевой синдром уменьшается, перистальтика ослабевает, но газы не отходят, наблюдается асимметрия живота.
Спустя 36 часов, после возникновения признаков острой непроходимости, развивается перитонит.

Почему часто болит живот можно определить только после проведения полной диагностики, включающей в себя физикальное обследование, лабораторные и аппаратные исследования
Почему болит кишечник и желудок у беременной
Во время беременности боль в области желудка и кишечника может иметь физиологические или патологические предпосылки. У женщины в этот период повышается уровень эстрогена и прогестерона, а эти гормоны оказывают расслабляющее действие на гладкую мускулатуру кишечника, из-за чего и снижается перистальтика. Кроме того, матка начинает давить на кишечник и желудок, что может вызывать дискомфорт.
Помимо физиологических изменений во время беременности, могут возникнуть и функциональные, воспалительные или инфекционные заболевания кишечника. Патологические нарушения проявляются болью в околопупочной или подвздошной области, в боку, вздутием живота, урчанием, жаром, нарушением стула, выделением слизи, гноя, крови с калом.
Некоторые женщины (особенно после вторых родов) сталкиваются с болезненностью, вызванной опущением желудка. Патология возникает в результате ослабления связочного аппарата и растяжением мышц брюшной полости.
На ранних этапах болезнь себя не проявляет, но по мере развития появляется боль после еды или физических нагрузок, поскольку нарушено движение пищи по ЖКТ. Боль характеризуется как тупая, ноющая, отдающая в область сердца. Исчезает она, если прилечь и подтянуть ноги к животу. Если желудок давит на кишечник, то появляются такие симптомы, как тошнота, отрыжка, запоры.
Лечение боли в желудке и кишечнике
Чтобы устранить болезненные ощущения в области желудка и кишечника назначается медикаментозная терапия, которая предполагает прием следующих препаратов:
- спазмолитических. Оказывают расслабляющее действие на гладкую мускулатуру. Используется для снятия спазмов, вызванных расширением стенок кишечника избыточным объемом газа. К данной группе лекарств относится Но-Шпа, Дротоверин, Мебеверин, Дюспатилин;
- слабительных. Размягчают каловые массы, повышают осмотическое давление или активируют перистальтику, раздражая рецепторы толстого кишечника. Выпускаются в таблетках, свечах, порошках. Лекарства не оказывает лечебного действия, а только помогает опорожнить кишечник. К слабительным относится Фитомуцил, Бисакодил, Фортранс, Дюфалак;
- энтеросорбентов. Препараты действуют в кишечнике как губка, они впитывают в себя токсины и газы, что помогает устранить вздутие и болезненность. Назначаются часто при пищевых отравлениях. Наиболее известные лекарства этой группы активированный уголь, белый уголь, Смекта, Полисорб.

Некоторые сорбенты способны ускорять перистальтику
Перечень лекарственных средств продолжают:
- пеногасителей (ветрогонные препараты). Расщепляют молекулы газа, образующиеся в кишечнике, после чего они могут всасываться и выводиться. Средства нельзя принимать при травмах слизистой кишечника и при полной его непроходимости. К этой группе относится Эспумизан, Симикол;
- прокинетиков. Препараты (Мотилиум, Мотилак) ускоряют сокращение кишечника, что способствует выведению газов и опорожнению, устранению тяжести в желудке, отрыжки;
- пробиотиков и пребиотиков. Эти лекарства помогают восстановить нормальную микрофлору кишечника. При дисбактериозе отмечается вздутие, диарея, боли и тяжесть в животе, тошнота, потеря аппетита. Пробиотики содержат живые бифидобактерии, а пребиотики способствуют размножению полезных микроорганизмов. Для достижения терапевтического эффекта лекарства принимаются курсами в несколько недель. Нормализовать микрофлору кишечника поможет Линекс, Лактофильтрум, Пробифор, Бифидумбактерин;
- ферментных препаратов. Содержат вещества, помогающие расщепить поступающую пищу, что ускоряет пищеварение и не позволяет непереваренным частицам бродить, провоцируя повышенное газообразование. «Мезим Форте» на основе панкреатина, компенсирует недостаточность функции поджелудочной железы, устраняет тяжесть, вздутие, метеоризм. «Холензим» активирует синтез желчи, помогает устранить диспепсические симптомы при хронических болезнях желудочно-кишечного тракта;
- антацидов. Препараты нейтрализуют соляную кислоту, содержащуюся в желудочном соке. Также лекарство уменьшает давление в желудке и двенадцатиперстной кишке, спастические сокращения, предотвращает заброс кислого содержимого обратно в желудок из кишечника и стимулирует продвижение пищи. Такими свойствами обладает Ренни, Викаир, карбонаты кальция и магния, жженая магнезия, Алмагель, Гастал, Фосфолюгель;
- антибиотиков. Назначаются, если причина боли в желудке и кишечнике бактериальная инфекция. Выделяют антибиотики широкого спектра действия, которые действуют на несколько видов бактерий, и узкого спектра, уничтожающих конкретный возбудитель. Предпочтительно принимать антибиотик узкого спектра, поскольку он не оказывает воздействие на полезную флору и не приводит к резистентности бактерий, которые являются условно-патогенными. На определение возбудителя инфекции требуется время, поэтому чаще назначаются антибактериальные препараты широкого спектра действия.
Прежде чем приступить к медикаментозному лечению необходимо пройти обследование и определить причины патологии. Слабительные, антациды, ферментные препараты, пеногасители и спазмолитики не оказывают терапевтический эффект, они только снимают симптом и избавляют от интенсивной боли.
Частое их употребление не рекомендуется, поскольку они способны маскировать прогрессирующее заболевание. Что нужно делать, чтоб избежать рецидивов и не допустить развитие болезни, решит лечащий врач.
Во внимание необходимо принимать течение и этиологию заболевания, возраст больного, индивидуальную переносимость лекарств, склонность к аллергиям, сопутствующие патологии, поэтому самостоятельный прием медикаментов нежелателен, хотя большинство из них отпускается без рецепта.

Только после постановки диагноза может быть назначено адекватное лечение
В некоторых случаях боли в желудке и кишечнике можно устранить только хирургическим путем. Применяется лапаротомическое вмешательство, при котором рассекается брюшная стенка, и проводятся манипуляции (удаление тромбоза, врожденных аномалий, опухоли с частью кишечника или желудка).
При лапароскопии для удаления спаек и доброкачественной опухоли вводится в брюшную полость прибор через надрезы. Во время эндоскопического исследования (инструмент вводится через задний проход) возможно удаление полипов или инородных предметов, остановка кровотечения.
Диета при патологии кишечника и желудка
При лечении заболеваний органов пищеварительной системы особое место отводится диетотерапии. При несоблюдении диеты можно свести на нет медикаментозное лечение и спровоцировать осложнение заболевания. Органу, в котором развился патологический процесс, необходим функциональный покой, то есть нужно снимать с него нагрузку.
Диета зависит от симптомов заболевания. При запорах назначается диета по Повзнеру No3, которая способствует улучшению перистальтики. Она предполагает употребление цельнозернового хлеба, свежих овощей и фруктов, каш (гречка, перловка, ячневая), нежирных сортов рыбы и мяса.
Исключаются из рациона сладости на основе желатина, агара, сдоба, кисель. Поможет восстановить нормальную функцию кишечника умеренная физическая нагрузка.
При диарее показана диета No4, которая исключает продукты, ускоряющие сокращение гладкой мускулатуры и повышающие газообразование. К ним относятся сдоба, шоколад, молочный пудинг, сладкий йогурт. Рекомендованы протертые однородные каши, пюреобразные супы без макарон и картофеля, ягоды и фрукты с вяжущим эффектом (черемуха, айва, кизил, черника).

Любая диета предполагает исключение из рациона алкоголя, газированной воды, крепкого кофе или чая, чеснока, редиса, жирных и жареных блюд, приправ и специй
Для снятия боли в желудке и кишечнике могут быть использованы и рецепты народной медицины. При диарее и воспалении кишечника рекомендуется отвары на основе зверобоя, шалфея, пустырника, коры дуба, мяты и тысячелистника. Улучшить перистальтику сможет настой из льнянки. Противовоспалительными и регенерирующими свойствами обладают мед и алоэ.
Лечить заболевания органов пищеварительного тракта обязательно, недостаточно просто избавляться от болей. При патологии кишечника нарушается всасывание необходимых веществ, развивается анемия и гиповитаминоз, а это уже сказывается на функционировании всех систем организма.
Если сильно болит желудок или кишечник, то может потребоваться экстренная медицинская помощь, например, при прободении язвы, непроходимости кишечника необходима операция. Даже периодически возникающие боли в животе причина обратиться к гастроэнтерологу или терапевту.
vrbiz.ru
симптомы и причины. Диета при болях в области кишечника
Боли в области кишечника – это всегда ненормальное состояние, которое сигнализирует о возникших в организме порою очень серьезных проблемах. Каждый, кто испытал болезненные ощущения в животе, наверняка пытался понять, что же стоит за этим симптомом. Как избавиться от боли, нужно ли сразу обращаться за медицинской помощью, и что можно есть в таких случаях?
Сегодня мы попытаемся дать ответы на все эти вопросы.
Немного анатомии
 Боли в кишечнике внизу живота, о которых мы будем говорить в этой статье, вызываются чаще всего проблемами, связанными с функционированием толстой кишки.
Боли в кишечнике внизу живота, о которых мы будем говорить в этой статье, вызываются чаще всего проблемами, связанными с функционированием толстой кишки.В анатомии так называется нижняя часть пищеварительного тракта, начинающаяся от баугиниевой заслонки (которая разделяет тонкую и толстую кишку) и заканчивающаяся анальным отверстием. Длина этой части кишечника составляет около двух метров, и именно здесь происходит всасывание воды и оформление из пищевой кашицы кала.
Нарушения функционирования этой части кишечника и появление болей внизу живота могут вызываться большим количеством всевозможных заболеваний. Мы расскажем только о нескольких из них.
Симптомы острой ишемии кишечника
 У больных с атеросклерозом, сахарным диабетом, поражениями вен и т. п. может быть затруднена проходимость кровеносных сосудов, пронизывающих стенки толстой кишки. В результате этого развивается воспалительный процесс, называемый «ишемическим колитом».
У больных с атеросклерозом, сахарным диабетом, поражениями вен и т. п. может быть затруднена проходимость кровеносных сосудов, пронизывающих стенки толстой кишки. В результате этого развивается воспалительный процесс, называемый «ишемическим колитом».В его острой форме больной ощущает сильные схваткообразные боли внизу в кишечнике или в его боковых областях. Со временем они становятся разлитыми и менее выраженными. Кроме этого, патология проявляется потерей аппетита, тошнотой, урчанием и вздутием живота, нарушениями стула (запор, понос), болезненностью живота при ощупывании. При развитии инфаркта слизистой оболочки стенок кишечника в испражнениях может появиться кровь.
Как проявляется острый аппендицит
 Если у вас болит кишечник внизу живота справа, то это может быть симптомом аппендицита.
Если у вас болит кишечник внизу живота справа, то это может быть симптомом аппендицита.Он обычно начинается с возникновения разлитых болевых ощущений в районе желудка, а через время боль опускается ниже, концентрируясь с правой стороны, иногда отдавая (иррадируя) в правую ногу.
Нужно помнить, что данный симптом при аппендиците может иногда и затихать. Это вызывается гибелью нервных клеток червеобразного отростка.
Обычно боль усиливается при ходьбе, кашле и попытке перевернуться на другой бок в постели. Внизу живота напряженность возрастает. А это уже сигнал для немедленного обращения к врачу!
Кроме указанного признака, аппендицит может сопровождаться и тошнотой, рвотой (как правило, не более 2-х раз), нарушением аппетита, повышенной температурой (до 38°С), иногда жидким стулом, учащенным мочеиспусканием и повышением артериального давления.
Что еще может вызывать боль в толстом кишечнике?
 Если болит кишечник слева внизу живота, то это сигнал проблем с нижней частью толстой кишки. Чаще всего подобные явления встречаются при имеющихся воспалительных заболеваниях, таких как, например, дивертикулит.
Если болит кишечник слева внизу живота, то это сигнал проблем с нижней частью толстой кишки. Чаще всего подобные явления встречаются при имеющихся воспалительных заболеваниях, таких как, например, дивертикулит.Данная болезнь возникает при воспалительном процессе в местах патологических выпячиваний толстой кишки (т. н. дивертикул). Обычно эти выпячивания никак себя не проявляют, но при застаивании пищи и кала или дисбактериозе начинает развиваться воспаление. Оно сопровождается резкими кишечными болями, лихорадкой, поносом и появлением в стуле крови.
Невылеченный дивертикулит может приобрести хроническое течение, которое будет сопровождаться вышеперечисленными симптомами постоянно. Кроме того, заболевание может стать толчком к развитию непроходимости толстой кишки.
Что такое непроходимость толстой кишки
Данное заболевание вызывается нарушением продвижения содержимого по кишечнику. А симптомами являются схваткообразные боли в кишечнике внизу живота, его вздутие (внешне это выражается заметной асимметрией), неоднократная рвота, нарушение аппетита и задержка или отсутствие стула.
Но именно боль является в названном случае основным признаком. Она может возникать в любое время, внезапно, не соотносясь с приемом пищи и не имея никаких предвестников. Как правило, болевые приступы повторяются каждые 15 мин. На второй или третий день развития болезни боль может прекратиться. Но это должно насторожить, потому что чаще всего является свидетельством прекращения перистальтики кишечника и угрозы интоксикации. Срочно обращайтесь к врачу!
При генетической предрасположенности, аллергических реакциях, индивидуальной непереносимости каких-то продуктов и наличии хронических стрессов у человека может развиться неспецифический язвенный колит. Он сопровождается тупой ноющей болью, локализирующейся в нижней части живота или слева.
Кроме боли в кишечнике внизу живота, патология сопровождается примесями крови и гноя в испражнениях, поносами, ложными позывами к дефекации, снижением аппетита, повышением температуры (иногда до 39°С), общей слабостью и, при тяжелом течении, потерей веса.
Из-за опасности развития в процессе болезни доброкачественных и злокачественных новообразований в кишечнике это заболевание требует обязательного медицинского вмешательства.
Боли в кишечнике – симптомы опухолевых процессов
 Среди опухолевых новообразований, которые появляются в кишечнике, чаще всего встречаются полипы (доброкачественные опухоли) или рак толстой кишки.
Среди опухолевых новообразований, которые появляются в кишечнике, чаще всего встречаются полипы (доброкачественные опухоли) или рак толстой кишки.В случаях развития подобных патологий, боль в животе не носит ярко выраженного характера. В начале развития заболеваний периодически могут возникать слабые болевые ощущения, не имеющие четкой локализации. Но в процессе разрастания опухоль может перекрыть просвет кишки, приводя к ее непроходимости и, соответственно, вызывая симптомы этой болезни.
Если у пациента имеются не связанные с приемом пищи постоянные запоры, которые трудно исправить диетой или медикаментозным лечением, то можно заподозрить у него развитие раковой опухоли. Кроме этого, дополнительным тревожным знаком могут служить и примеси крови, появляющиеся в испражнениях.
О развитии злокачественных образований свидетельствуют, кроме того, и слабость, потеря аппетита, утомляемость и снижение веса у больного. Все это требует немедленного обследования и наблюдения у специалистов.
Синдром раздраженного кишечника
Хронические боли в кишечнике внизу живота, которые трансформируются из легких в нестерпимые, возникают в любой момент и усиливаются после приема пищи, являются симптомами довольно распространенного заболевания. Оно носит название «синдром раздраженного кишечника» (СРК). Интересно, что при данном заболевании не обнаруживаются какие-либо органические нарушения.
Особенностью болей при СРК является то, что они исчезают ночью, во время сна, но могут возникнуть, едва человек проснется. Их сопровождает, как правило, вздутие живота, метеоризм и нарушения стула (запор или понос, а иногда то одно, то другое). Частыми являются также ощущения неполного опорожнения, «кома в горле» при глотании, выявление примеси слизи в кале, а также боли в мышцах и тошнота.
Если придерживаться верного лечения, то от данного заболевания можно полностью избавиться. Его вам назначит врач. Но не стоит забывать и о правильном питании, которое восстановит флору кишечника и его сократительную способность.
Диета при болях в кишечнике
Если боли сопровождаются запорами, то, прежде всего, необходимо снизить прием слабительных, чтобы не «отучить» кишечник работать самостоятельно. Кстати, то же относится и к препаратам от поноса. Сначала следует попробовать использовать естественные средства и переходить на медикаментозное лечение только в случае отсутствия результата.
Универсальной в этом случае является клетчатка, которая, увеличивая объем содержимого кишечника, одновременно размягчает его и позволяет при запорах добиться учащения опорожнения, а при поносах нормализовать перистальтику.
Диета при болях в кишечнике и нарушениях его функционирования должна вмещать в себя продукты, богатые клетчаткой (правда, они могут вызывать и такие побочные явления, как метеоризм и вздутие живота), или пищевые добавки, основанные на ней (например, метилцеллюлоза и шелуха исфагулы).
Больной кишечник нуждается также и в пектине, который содержит пищевые волокна. Как правило, речь идет о плодах папайи, грейпфрутах и апельсинах.
Необходимо также обратить внимание на достаточное употребление воды. Если вас беспокоят регулярные боли внизу в кишечнике, то есть необходимость принимать в течение дня до восьми стаканов воды комнатной температуры. Это поможет увеличить объем каловых масс и позволит им двигаться более интенсивно.
Исключите из употребления молочные продукты и пшеничную муку и крупу, так как они часто служат причиной возникновения болезненных ощущений.
Как лечить боли в кишечнике
Естественно, что при участившихся болезненных симптомах необходимо обязательное обследование у специалиста. Только он способен определить их истинную причину и подобрать пациенту адекватную терапию.
Как правило, при боли в кишечнике лечение направлено в первую очередь на ее уменьшение. Для этого используются спазмолитики, анальгетики и противовоспалительные препараты.
При поносах невозможно обойтись без противодиарейных лекарств как медикаментозных, так и фитосредств, например отвара из черники и плодов черемухи, корневищ лапчатки или соплодий ольхи.
С запорами помогают справиться лекарственные препараты со слабительным эффектом. Желательно при этом использовать средства, способные не только нормализовать моторику кишечника, но и улучшить его микрофлору.
Заключение
Испытывая боли в кишечнике, ни в коем случае не занимайтесь самодиагностикой и самолечением. Вы можете навредить своему здоровью и упустить момент, позволяющий благополучно избавиться от мучительного симптома и стоящей за ним болезни. В этом вам поможет только специалист. Будьте здоровы!
fb.ru
Ушиб ноги опухла: Травмы и ушибы: как оказать первую помощь?
Травмы и ушибы: как оказать первую помощь?
Иллюстрация Романа Захарова специально для Informburo.kz
Вы споткнулись во время прогулки, не удержали равновесие, когда ехали на велосипеде или ударились во время уборки дома. Результат – ушиб. Это самый распространённый вид травм, поэтому особенно важно знать, как правильно оказать первую помощь в случае ушиба.
На что обратить внимание в первую очередь?
На синяки. Ушиб – это травма мягких тканей тела (кожи, жировой прослойки, кровеносных сосудов), которая возникает из-за падения или удара тупым предметом. Место ушиба обычно сильно болит, на нём возникают припухлость, отёк и синяк. Но не спешите оценивать силу травмы по гематоме – у людей с хрупкими сосудами и у пожилых людей даже при лёгком ударе появляются большие, устрашающие синяки. При этом ушиб головы, который может сопровождаться сотрясением мозга, чаще всего проявляется небольшой незаметной шишкой. Отсутствие кровоподтёка не означает, что травма безобидна. Наоборот, при лёгком ушибе синяк становится виден практически сразу, а при более глубоком – гематома проявится лишь через 2–3 суток.
Но не спешите оценивать силу травмы по гематоме – у людей с хрупкими сосудами и у пожилых людей даже при лёгком ударе появляются большие, устрашающие синяки. При этом ушиб головы, который может сопровождаться сотрясением мозга, чаще всего проявляется небольшой незаметной шишкой. Отсутствие кровоподтёка не означает, что травма безобидна. Наоборот, при лёгком ушибе синяк становится виден практически сразу, а при более глубоком – гематома проявится лишь через 2–3 суток.
Как отличить ушиб от перелома?
Ушибы менее болезненны и не сильно влияют на работоспособность. Например, заработав перелом стопы, вы не сможете ходить. При ушибе же двигаться можно, но это сопровождается сильной болью. В момент травмы и сразу после боль бывает интенсивной, но со временем она уменьшается и проходит за несколько дней. Сравните повреждённую конечность со здоровой. При переломе конечность иногда деформируется: вытягивается или, наоборот, укорачивается из-за смещения костей, чего не происходит при ушибе.
Роман Захаров для Informburo.kz
Чем можно помочь на месте происшествия?
Неподвижность – важнейшее условие скорого выздоровления. Чем меньше человек двигает повреждённой частью тела, тем больше вероятность избежать неприятных последствий травмы.
Если удар пришёлся на руку или ногу, постарайтесь лечь, положив конечность на возвышенность, и зафиксируйте её в спокойном состоянии. Приложите к ушибу лёд, чтобы уменьшить синяк. Охлаждать место ушиба желательно в первые сутки после травмы. Через пару часов можно наложить на больное место тугую повязку, чтобы сдавить ткани и не распространить кровоизлияние. Носить её стоит по крайней мере пару дней. Если же боль долго не проходит, а синяки и отёки разрастаются, обязательно обратитесь к врачу.
Роман Захаров для Informburo.kz
При каких ушибах лучше сразу обратиться к врачу?
При ушибах головы, лица и тела пострадавшего особенно важно уложить и оставить в покое, чтобы не навредить. В первые минуты на помощь также придёт холодный компресс, но заниматься самолечением такой травмы ни в коем случае нельзя. Врач должен осмотреть больного. Важно понять, не повреждены ли кости и внутренние органы.
В первые минуты на помощь также придёт холодный компресс, но заниматься самолечением такой травмы ни в коем случае нельзя. Врач должен осмотреть больного. Важно понять, не повреждены ли кости и внутренние органы.
Получается, что лечить ушибы можно только покоем?
Чтобы ускорить выздоровление, уменьшить боль и гематомы, можно использовать обезболивающее. Если кожа на месте ушиба не повреждена и нет открытых ран, лучше избавляться от боли точечно. К примеру, компания АО «Химфарм» реализует лекарственный препарат и гель, которые способствуют уменьшению боли. При использовании геля с ибупрофеном, необходимо нанести полоску геля и аккуратно втирать в кожу до полного впитывания. Он оказывает местное обезболивающее и противовоспалительное действие в основном за счёт торможения синтеза простагландинов – медиаторов боли и воспаления.
Если прикасаться к гематоме слишком неприятно, примите ибупрофен в капсулах. У них нет вкуса и запаха, оболочка быстро растворяется, а её содержимое легко усваивается.
Взрослым и детям старше 12 лет (более 40 кг) можно принимать по 1 капсуле до 3-4 раз в сутки каждые 6-8 часов. Для достижения более быстрого терапевтического эффекта у взрослых разовая доза может быть увеличена до 2 капсул (400 мг) до 3 раз в сутки (не стоит превышать суточную дозировку). Если при приёме препарата в течение 2-3 дней симптомы сохраняются или усиливаются, необходимо прекратить лечение и обратиться к врачу
Роман Захаров для Informburo.kz
Кстати, а к какому врачу обращаться при ушибах?
После оказания первой помощи желательно как можно скорее обратиться к врачу, даже если кажется, что травма несерьёзная. Обратитесь в травмпункт или в приёмный покой больницы, где есть травматологическое или хирургическое отделение. Если такой возможности нет, вам может помочь терапевт или педиатр, которые тоже должны знать правила первой медицинской помощи при травмах.
А можно как-то обезопасить себя от ушибов:
Чтобы уменьшить риск, соблюдайте некоторые правила:
- Выбирайте удобную обувь на плоской подошве или на широком каблуке;
- Зимой избегайте заснеженные дорожки, под которыми может оказаться лёд;
- Носите сумки в обеих руках, чтобы равномерно распределить тяжесть;
- Если чувствуете, что падаете, не выставляйте руки по направлению падения, чтобы не сломать кисти и предплечья;
- Если потеряли равновесие, постарайтесь сгруппироваться или согнуть ноги;
- Лучше упасть на бок и таким образом распределить удар на всё тело.

Опасные последствия ушибов
Последствия ушибов и гематом в результате занятий спортом могут оказаться весьма серьезными, вплоть до необходимости реанимации и хирургического вмешательства.
Ушибы конечностей и суставов являются характерной травмой при занятиях со штангой, гантелями и гирями. Особенно травмоопасны бокс и бои без правил. «Последствием ушибов может быть продолжающееся в глубине тканей кровотечение, которое нередко приводит к дополнительной травме соседних тканей в результате их сдавливания, что сопровождается постепенным усилением боли и нарушением функции», — говорит Магомет Урусов, врач травматолог–ортопед медицинского центра «Капитал–Полис».
Опасные последствия
Наиболее распространены ушибы мягких тканей, и они способны отторгать мягкие ткани от надкостницы, что вызывает в дальнейшем омертвение этих участков. Восстановить нормальный кровоток и трофическое питание таких участков тела очень сложно, сообщает Магомет Урусов. Нередки и опасны случаи, когда сильный ушиб провоцирует образование трещин и надколов надкостницы.
Восстановить нормальный кровоток и трофическое питание таких участков тела очень сложно, сообщает Магомет Урусов. Нередки и опасны случаи, когда сильный ушиб провоцирует образование трещин и надколов надкостницы.
Опасность ушибов определяется их локализацией. Ушибы лица часто осложняются отеками и чреваты сотрясением мозга. Осложнением ушиба в области груди может стать кровоизлияние. Ушибы в области поясницы и живота опасны размозжением внутренних органов: печени, селезенки, почек, желудка. Ушиб легкого имеет несколько стадий, в каждой из которых самым первым симптомом травмы является боль в груди. Третья стадия опасна развитием гематомы легкого. Ушиб сердца относится к тяжелейшим травмам — при тяжелом ушибе, как правило, развивается инфаркт миокарда, сообщает Магомет Урусов.
Удары и травмы наружных поверхностей тела относительно безопасны, так как там не проходят жизненно важные сосуды. Однако если удар приходится на области, где расположены сосуды шеи, внутренней стороны бедра, паха, это может быть смертельно опасно, так как может повлечь за собой внутренние кровотечения. Наиболее уязвимый в этом смысле участок — это сосуды шеи. «При тупой травме в области расположения сосудов возможны такие осложнения, как кровотечение и тромбоз. Оба они смертельно опасны и проявляются отеком, увеличением конечности в размере, синюшностью или обширными синяками», — сообщает руководитель направления флебологии и сосудистой хирургии клиники «Долголетие» Дмитрий Росуховский.
Наиболее уязвимый в этом смысле участок — это сосуды шеи. «При тупой травме в области расположения сосудов возможны такие осложнения, как кровотечение и тромбоз. Оба они смертельно опасны и проявляются отеком, увеличением конечности в размере, синюшностью или обширными синяками», — сообщает руководитель направления флебологии и сосудистой хирургии клиники «Долголетие» Дмитрий Росуховский.
Первая помощь
Большинство гематом, синяков, растяжений и разрывов мышц не требует какого–либо сложного вмешательства. Тем не менее, чтобы не допустить развития серьезных осложнений, после получения сильного ушиба следует как можно быстрее обратиться к врачу. «Самыми важными являются первые часы после травмы», — сообщает Дмитрий Росуховский. Для снятия болевого синдрома производятся лекарственные блокады, которые быстро снимают воспаление и отечность. Для иммобилизации пораженной области применяется ортезирование современными средствами: бандажами, поясами, корсетами и т. д. Для улучшения обмена веществ в пораженной области, а соответственно, улучшения заживляющих факторов успешно практикуют терапию по ударно–волновой технологии, которая, стимулируя восстановление, устраняет последствия нарушений. Кроме того, важным аспектом выздоровления и предотвращения повторных повреждений является правильная реабилитация.
д. Для улучшения обмена веществ в пораженной области, а соответственно, улучшения заживляющих факторов успешно практикуют терапию по ударно–волновой технологии, которая, стимулируя восстановление, устраняет последствия нарушений. Кроме того, важным аспектом выздоровления и предотвращения повторных повреждений является правильная реабилитация.
На период стабилизации обычно прописывают лечебный массаж, улучшающий кровообращение и снимающий напряжение, оздоровительную физкультуру, возвращающую связкам эластичность, а мышцам — тонус. Применяются также кинезиотейпирование суставов, физиотерапия. Эти процедуры дают возможность в кратчайшие сроки вернуть человеку возможность заниматься спортом без ограничений и снизить вероятность возобновления травм.
Выделите фрагмент с текстом ошибки и нажмите Ctrl+Enter
Ушиб стопы опухла что делать – Telegraph
Ушиб стопы опухла что делатьПочему после ушиба нога опухла
Повреждения ткани ног — явление распространенное. Чаще всего врач диагностирует ушибы и растяжения связок, внутренние разрывы. Они беспокоят человека и доставляют ему огромный дискомфорт. Иногда они возникают вследствие переломов, но зачастую являются самостоятельной травмой. Никто не застрахован от ушибов стопы, поэтому необходимо знать, что делать, если такое произошло. Что же делать, если произошел ушиб стопы, и она опухла? Люди редко занимаются развитием гибкости стопы, поэтому травма может возникнуть даже из-за незначительных повреждений: Главным симптомом ушиба считается сильная боль в ноге. Она может возникнуть сразу же или после того, как шок пройдет. Синяк появляется мгновенно или через некоторое время. Следствием такой травмы бывает припухлость или гематома. В течение нескольких часов боль острая и резкая, а потом она может стать ноющей и тупой. Если перелома нет, то она должна утихнуть. В противном случае боль усиливается — это повод срочно обратиться к врачу. В течение суток припухлость может увеличиваться. Чтобы ее размеры были меньше, сразу же после травмы приложите к поврежденному месту лед или замороженные продукты.
Чаще всего врач диагностирует ушибы и растяжения связок, внутренние разрывы. Они беспокоят человека и доставляют ему огромный дискомфорт. Иногда они возникают вследствие переломов, но зачастую являются самостоятельной травмой. Никто не застрахован от ушибов стопы, поэтому необходимо знать, что делать, если такое произошло. Что же делать, если произошел ушиб стопы, и она опухла? Люди редко занимаются развитием гибкости стопы, поэтому травма может возникнуть даже из-за незначительных повреждений: Главным симптомом ушиба считается сильная боль в ноге. Она может возникнуть сразу же или после того, как шок пройдет. Синяк появляется мгновенно или через некоторое время. Следствием такой травмы бывает припухлость или гематома. В течение нескольких часов боль острая и резкая, а потом она может стать ноющей и тупой. Если перелома нет, то она должна утихнуть. В противном случае боль усиливается — это повод срочно обратиться к врачу. В течение суток припухлость может увеличиваться. Чтобы ее размеры были меньше, сразу же после травмы приложите к поврежденному месту лед или замороженные продукты. Это уменьшит воспаление, и выздоровление наступит быстрее. Под гематомой понимают кровоизлияния в мягких тканях. Ее размеры и цвет зависят от силы удара. Когда затронута подкожная клетчатка, гематома видна сразу же. При глубоком повреждении она проявляется через несколько суток. Со временем гематома меняет цвет. Свежую отличает яркий красный оттенок, который потом приобретает багровый цвет. Дня через гематома становится темно-синей, а затем — желтоватой. Поведение пострадавшего зависит от степени тяжести травмы. Когда ушиб очень сильный, то сразу же нарушается функция ходьбы — человек начинает хромать, может появиться отек. При переломе встать на ногу невозможно — боль нестерпимая. Лечить такую травму ноги несложно. Прежде всего, необходимо приложить холод к ушибленной стопе. Чтобы не текла жидкость, лед можно обернуть полотенцем. Его следует прикладывать на 15 минут, потом сделать десятиминутный перерыв, а затем опять приложите лед. В качестве альтернативы подойдет холодная вода. Травмированную ногу расположите под струю, и держите минут 5, потом делайте перерыв.
Это уменьшит воспаление, и выздоровление наступит быстрее. Под гематомой понимают кровоизлияния в мягких тканях. Ее размеры и цвет зависят от силы удара. Когда затронута подкожная клетчатка, гематома видна сразу же. При глубоком повреждении она проявляется через несколько суток. Со временем гематома меняет цвет. Свежую отличает яркий красный оттенок, который потом приобретает багровый цвет. Дня через гематома становится темно-синей, а затем — желтоватой. Поведение пострадавшего зависит от степени тяжести травмы. Когда ушиб очень сильный, то сразу же нарушается функция ходьбы — человек начинает хромать, может появиться отек. При переломе встать на ногу невозможно — боль нестерпимая. Лечить такую травму ноги несложно. Прежде всего, необходимо приложить холод к ушибленной стопе. Чтобы не текла жидкость, лед можно обернуть полотенцем. Его следует прикладывать на 15 минут, потом сделать десятиминутный перерыв, а затем опять приложите лед. В качестве альтернативы подойдет холодная вода. Травмированную ногу расположите под струю, и держите минут 5, потом делайте перерыв. Далее следует наложить давящую повязку, чтобы гематома не развивалась дальше и не опухала стопа. К тому же, это снизить болевые ощущения и дискомфорт при ходьбе. Повязку нужно делать как можно раньше, тогда отеки будут не сильно выражены. Старайтесь расположить ногу так, чтобы стопа была выше уровня сердца. Чтобы исключить перелом и растяжение, ногу должен осмотреть врач. Он назначит мази для рассасывания гематом, если они необходимы. Когда боль очень сильная, можно выпить болеутоляющие препараты или нанести гель с новокаином. Ни в коем случае нельзя проводить согревающие процедуры. Существуют народные средства от ушибов, которые ускоряют заживление, снимают болевые ощущения, уменьшают отек и гематому. Если через пару дней состояние не улучшается, обязательно нужно обратиться к врачу. Возможно, ушиб является следствием перелома или растяжения. Что делать при ушибе стопы? Как лечить ушиб, если опухла нога? Что делать, если опухла нога в районе стопы? Что делать, если опухла щека? Как правильно лечить ушиб колена.
Далее следует наложить давящую повязку, чтобы гематома не развивалась дальше и не опухала стопа. К тому же, это снизить болевые ощущения и дискомфорт при ходьбе. Повязку нужно делать как можно раньше, тогда отеки будут не сильно выражены. Старайтесь расположить ногу так, чтобы стопа была выше уровня сердца. Чтобы исключить перелом и растяжение, ногу должен осмотреть врач. Он назначит мази для рассасывания гематом, если они необходимы. Когда боль очень сильная, можно выпить болеутоляющие препараты или нанести гель с новокаином. Ни в коем случае нельзя проводить согревающие процедуры. Существуют народные средства от ушибов, которые ускоряют заживление, снимают болевые ощущения, уменьшают отек и гематому. Если через пару дней состояние не улучшается, обязательно нужно обратиться к врачу. Возможно, ушиб является следствием перелома или растяжения. Что делать при ушибе стопы? Как лечить ушиб, если опухла нога? Что делать, если опухла нога в районе стопы? Что делать, если опухла щека? Как правильно лечить ушиб колена. Одна нога короче другой у взрослого: Что делать, когда у маленького ребенка одна нога короче другой? Что делать, есть опухла щека после удаления зуба? Что делать, если подвернул ногу? Что делать, если болит родинка на лице или на спине при нажатии?
Одна нога короче другой у взрослого: Что делать, когда у маленького ребенка одна нога короче другой? Что делать, есть опухла щека после удаления зуба? Что делать, если подвернул ногу? Что делать, если болит родинка на лице или на спине при нажатии?
заполните карту индия и китай в древности
экстернат 10 11 класс спб
Статистический метод корреляции
Дюрекс описание продукции
структура работы фирмы
Одними из самых частых повреждений ног являются ушибы. Они могут сопровождаться серьезными последствиями, к примеру, переломом, разрывом мягких тканей и связок. Если подобных осложнений нет, то проявления ушиба сводятся к боли, отеку, гематоме. Рассмотрим, как проявляется ушиб ноги, и если она опухла, что делать в таких случаях. При нынешней жизни мало кто из граждан уделяет внимание разминке мышц стопы. Из-за этого ушиб ноги — это распространенная травма среди населения, которая возникает при сильном ударе каким-то предметом, об него или после падения с высоты. Чаще встречаются повреждения подкожной жировой клетчатки. Первый вид — легкий. В таком случае эпидермис поврежденного места имеет царапины или ссадины. Если повреждение не лечить, то оно проходит через 4 дня самостоятельно и не влечет за собой последствий. Вторая степень предусматривает травму мускулатуры. Это вызывает развитие гематомы, и провоцирует отечность мягких тканей. При второй степени ушиба человек чувствует сильную боль, из-за чего его общее состояние ухудшается. Врачебная практика свидетельствует о том, что чаще встречается разрыв сухожилий или их растяжение. В тяжелых случаях травма сопровождается вывихом. Опасные для здоровья — те удары, которые характеризуются третьей степенью тяжести. Такая травма затрагивает колено, его сустав, а также может пострадать копчик, если травма вызвана падением. Характеризуя 4 степень ушибов, нужно сказать, что данная травма наиболее выражена. Чаще это связано с нарушениями, способными навсегда изменить качество жизни человека. Ушибленные места после заживления не выполняют свои функции, а общее состояние человека бывает угрожающим.
Чаще встречаются повреждения подкожной жировой клетчатки. Первый вид — легкий. В таком случае эпидермис поврежденного места имеет царапины или ссадины. Если повреждение не лечить, то оно проходит через 4 дня самостоятельно и не влечет за собой последствий. Вторая степень предусматривает травму мускулатуры. Это вызывает развитие гематомы, и провоцирует отечность мягких тканей. При второй степени ушиба человек чувствует сильную боль, из-за чего его общее состояние ухудшается. Врачебная практика свидетельствует о том, что чаще встречается разрыв сухожилий или их растяжение. В тяжелых случаях травма сопровождается вывихом. Опасные для здоровья — те удары, которые характеризуются третьей степенью тяжести. Такая травма затрагивает колено, его сустав, а также может пострадать копчик, если травма вызвана падением. Характеризуя 4 степень ушибов, нужно сказать, что данная травма наиболее выражена. Чаще это связано с нарушениями, способными навсегда изменить качество жизни человека. Ушибленные места после заживления не выполняют свои функции, а общее состояние человека бывает угрожающим. Боль — это главный признак ушиба, который возникает при любом его виде. Если повреждена область колена, то там образовывается крупная шишка, болезненная при пальпации. Процесс сопровождается отечностью и гематомой. Если боль проявляется очень сильно, то такое состояние свидетельствует, что произошел перелом кости. В таком случае требуется немедленное обращение к врачу после оказания первой медицинской помощи потерпевшему. При ушибе пальца на ноге повреждаются мягкие ткани, и процесс может быть осложнен вывихом или переломом. Это частая травма, которая возникает в летнее время, вследствие ношения открытой обуви. При легком ушибе палец болит остро, цвет кожи изменяется, им невозможно пошевелить. Ушибы вылечить намного проще, нежели переломы или растяжение мышц. Но, независимо от степени ушиба, первая помощь необходима, а необходимость дальнейшего лечения определяется врачом. Перед началом лечения пострадавшему оказывают первую медицинскую помощь. В таком положении поврежденная конечность будет находиться в состоянии покоя.
Боль — это главный признак ушиба, который возникает при любом его виде. Если повреждена область колена, то там образовывается крупная шишка, болезненная при пальпации. Процесс сопровождается отечностью и гематомой. Если боль проявляется очень сильно, то такое состояние свидетельствует, что произошел перелом кости. В таком случае требуется немедленное обращение к врачу после оказания первой медицинской помощи потерпевшему. При ушибе пальца на ноге повреждаются мягкие ткани, и процесс может быть осложнен вывихом или переломом. Это частая травма, которая возникает в летнее время, вследствие ношения открытой обуви. При легком ушибе палец болит остро, цвет кожи изменяется, им невозможно пошевелить. Ушибы вылечить намного проще, нежели переломы или растяжение мышц. Но, независимо от степени ушиба, первая помощь необходима, а необходимость дальнейшего лечения определяется врачом. Перед началом лечения пострадавшему оказывают первую медицинскую помощь. В таком положении поврежденная конечность будет находиться в состоянии покоя. Чтобы кровь не приливала к месту повреждения, ногу укладывают на возвышенность, а для избежания развития подтеков крови или гематом, к ушибленному месту прикладывают лед. Льдинки лучше завернуть в полотенце, затем прикладывать к коже на 15 минут, обеспечив потерпевшему полный покой. При отсутствии льда больную ногу подставляют под струю холодной воды и держат так около 5 минут. Затем вынимают из воды, и повторяют процедуру с той же продолжительностью. После охлаждения на больное место накладывают давящую повязку, которая поможет остановить развитие гематомы. Далее проводят согревание ушибленных тканей. Уменьшить отечность и проявление гематомы помогает прикладывание согревающих примочек, компрессов и прием тепловых ванн. Используют согревающие мази от ушибов — Финалгон , Капсикам. Хороший эффект дает Траумель , а при необходимости назначают и обезболивающие препараты. Боль снимают с помощью обезболивающих пластырей и специальных препаратов. Если синяк сохраняется длительное время, то доктора советуют обращаться в больницу.
Чтобы кровь не приливала к месту повреждения, ногу укладывают на возвышенность, а для избежания развития подтеков крови или гематом, к ушибленному месту прикладывают лед. Льдинки лучше завернуть в полотенце, затем прикладывать к коже на 15 минут, обеспечив потерпевшему полный покой. При отсутствии льда больную ногу подставляют под струю холодной воды и держат так около 5 минут. Затем вынимают из воды, и повторяют процедуру с той же продолжительностью. После охлаждения на больное место накладывают давящую повязку, которая поможет остановить развитие гематомы. Далее проводят согревание ушибленных тканей. Уменьшить отечность и проявление гематомы помогает прикладывание согревающих примочек, компрессов и прием тепловых ванн. Используют согревающие мази от ушибов — Финалгон , Капсикам. Хороший эффект дает Траумель , а при необходимости назначают и обезболивающие препараты. Боль снимают с помощью обезболивающих пластырей и специальных препаратов. Если синяк сохраняется длительное время, то доктора советуют обращаться в больницу. В терапии не разрешается использовать растирание, поскольку такие действия приведут к образованию тромбов. Данное заболевание характеризуется образованием сгустка крови в вене. При тяжелых травмах рекомендуют назначать физиотерапевтические методы, это УВЧ и электрофорез с лечебными жидкостями. Если в образовавшемся кровоподтеке активно размножаются бактерии, то такое состояние вызывает инфицирование и провоцирует воспалительный процесс. Лечения данной травмы осуществляют в стационаре, где хирург вскрывает нагноившееся место. Когда пациент имеет аллергию на растения или не переносит лекарственных средств, то для лечения используют компресс из бадяги. Примочка делается из 20 граммов порошка бадяги, которые разводят в теплой воде до получения однородной смеси. Со смесью под повязкой ходят на протяжении дня. Менять повязку на свежую нужно два раза в день. Когда человек получает несильную травму, то последствий в таком случае нет. Симптомы исчезают уже спустя три или четыре дня после травмирования.
В терапии не разрешается использовать растирание, поскольку такие действия приведут к образованию тромбов. Данное заболевание характеризуется образованием сгустка крови в вене. При тяжелых травмах рекомендуют назначать физиотерапевтические методы, это УВЧ и электрофорез с лечебными жидкостями. Если в образовавшемся кровоподтеке активно размножаются бактерии, то такое состояние вызывает инфицирование и провоцирует воспалительный процесс. Лечения данной травмы осуществляют в стационаре, где хирург вскрывает нагноившееся место. Когда пациент имеет аллергию на растения или не переносит лекарственных средств, то для лечения используют компресс из бадяги. Примочка делается из 20 граммов порошка бадяги, которые разводят в теплой воде до получения однородной смеси. Со смесью под повязкой ходят на протяжении дня. Менять повязку на свежую нужно два раза в день. Когда человек получает несильную травму, то последствий в таком случае нет. Симптомы исчезают уже спустя три или четыре дня после травмирования. Если же травма затронула мышцы, связки, суставы или кости, то последствия имеют место. Опасное последствие ушиба ноги проявляется периоститом. Это воспалительный процесс, для которого характерна боль распирающего характера и выраженный пульс. Температура тела при этом повышается. Чтобы избежать дальнейших осложнений, в таком случае назначают антибиотики. Ушибы — это повреждение мягких тканей, которые возникают вследствие удара или падения. Травма проявляется разной степенью тяжести, и в легких случаях обходится без последствий. В тяжелых случаях повреждение затрагивает мышцы, связки или кость, а также вызывает воспалительный процесс или нагноение поврежденного участка. Перейти к контенту СПИНАИНФО. Болезни Костей Позвоночника Суставов Боли и симптомы Кисть Колено Локоть Плечо Позвоночник Стопа Тазобедренный сустав Другое Травмы Лекарства Лечение и профилактика Массажи Упражнения Полезности Корсеты и бандажи Мебель Ортопедическая обувь Другое. Содержание 1 Что это за травмы и степени их сложности 2 Симптомы 3 Что делать при такой травме? Больному не следует ходить и пребывать на ногах длительное время после травмы.
Если же травма затронула мышцы, связки, суставы или кости, то последствия имеют место. Опасное последствие ушиба ноги проявляется периоститом. Это воспалительный процесс, для которого характерна боль распирающего характера и выраженный пульс. Температура тела при этом повышается. Чтобы избежать дальнейших осложнений, в таком случае назначают антибиотики. Ушибы — это повреждение мягких тканей, которые возникают вследствие удара или падения. Травма проявляется разной степенью тяжести, и в легких случаях обходится без последствий. В тяжелых случаях повреждение затрагивает мышцы, связки или кость, а также вызывает воспалительный процесс или нагноение поврежденного участка. Перейти к контенту СПИНАИНФО. Болезни Костей Позвоночника Суставов Боли и симптомы Кисть Колено Локоть Плечо Позвоночник Стопа Тазобедренный сустав Другое Травмы Лекарства Лечение и профилактика Массажи Упражнения Полезности Корсеты и бандажи Мебель Ортопедическая обувь Другое. Содержание 1 Что это за травмы и степени их сложности 2 Симптомы 3 Что делать при такой травме? Больному не следует ходить и пребывать на ногах длительное время после травмы. В дальнейшем, после оказания первой помощи, проводят лечение. После того, как с момента травмы прошли сутки, охлаждение ушибленного места не требуется. Вам также может быть интересно. При травме крайне важно получить высококвалифицированную помощь и установить точный диагноз. Как применять мумие для лечения суставов? Еще с древности было известно, что мумие полезно для красоты и здоровья человека. Добавить комментарий Отменить ответ. Вас также может заинтересовать. Необходимые действия при переломе позвоночника. Виды массажных ковриков для спины и их использование. Делаем ортопедический коврик для детей своими руками. Контакты О сайте Карта сайта Реклама на сайте.
В дальнейшем, после оказания первой помощи, проводят лечение. После того, как с момента травмы прошли сутки, охлаждение ушибленного места не требуется. Вам также может быть интересно. При травме крайне важно получить высококвалифицированную помощь и установить точный диагноз. Как применять мумие для лечения суставов? Еще с древности было известно, что мумие полезно для красоты и здоровья человека. Добавить комментарий Отменить ответ. Вас также может заинтересовать. Необходимые действия при переломе позвоночника. Виды массажных ковриков для спины и их использование. Делаем ортопедический коврик для детей своими руками. Контакты О сайте Карта сайта Реклама на сайте.
к151д схема подключения шлангов
русско турецкая война причина ход итоги
сколько км до канаша
результаты внешней политики россиив 1725 1762
Опухла стопа — что это может быть?
Отёчность ног — распространённый симптом, который может указывать на проблемы со здоровьем, но иногда проявляется и у совершенно здоровых людей. Если у вас опухла стопа, стоит поскорее обратиться к специалистам, ведь это может быть признак серьёзной болезни.
Если у вас опухла стопа, стоит поскорее обратиться к специалистам, ведь это может быть признак серьёзной болезни.
Причины временных отёков
Отёки и припухлости появляются из-за задержки жидкости в тканях. Чаще всего у здоровых людей они возникают после долгого нахождения на ногах. Например, если на работе вам нельзя даже присесть, то к концу дня ноги неизбежно опухнут. Впрочем, если долго сидеть, это тоже приведёт к отёкам.
Стопа может опухнуть в результате травмы. Например, при растяжении связок голеностопа. Отёк приходит в скором времени после повреждения. Именно по его наличию можно понять, насколько серьёзной была травма. Если после падения или удара стопа опухла, покраснела, и боль в ней не проходит — значит, повреждение достаточно сильное и стоит вызвать врача.
Ноги отекают и у любителей неправильного питания. Слишком большое количество соли в пище и злоупотребление алкоголем затрудняют усвоение и вывод воды, которая накапливается в тканях организма.
На усвоение жидкости могут влиять некоторые лекарства, особенно в виде капельниц. В таком случае, как только вы закончите терапию, отёки пройдут сами. Также от частой задержки жидкости в ногах страдают люди с лишним весом — всё из-за слишком большой нагрузки.
Отёк может прийти после поднятия тяжестей или интенсивных тренировок. А у женщин ноги начинают отекать от гормональных перестроек, например, при беременности или после родов.
От каких болезней может опухнуть стопа?
Не всегда отёки ног вызываются внешними причинами. Задержку жидкости часто провоцируют болезни внутренних органов. Если вы заметили, что у вас опухла стопа на фоне общего недомогания, пройдите обследование и обратитесь к специалисту, так как это может быть признак тяжёлой болезни.
Какие патологии могут вызвать отёчность ног?
В первую очередь, стоит обследовать почки — именно они чаще всего провоцируют отёки. Если из-за заболевания они не смогут справиться с большим количеством потребляемой жидкости, она неизбежно задержится в конечностях.
- Патологии сердечно-сосудистой системы приведут к тому, что сердце не будет справляться с нагрузкой. Давление упадёт, и кровь с лимфой будут застаиваться в нижних частях тела.
- Ревматизм и разрушение суставов действуют по похожему принципу: нарушается кровообращение, воспаляется суставная сумка, и опухает область вокруг больного сустава.
- Варикозное расширение вен приводит к застою жидкости из-за слабых сосудов. Ноги обычно опухают к вечеру, но за ночь их состояние приходит в норму.
- Болезни печени и гормональные нарушения приводят к неправильному обмену веществ, при котором организм начинает хуже усваивать жидкости.
- Болезни печени и гормональные нарушения приводят к неправильному обмену веществ, при котором организм начинает хуже усваивать жидкости.
Какая диагностика может помочь?
В первую очередь врач проведёт визуальный осмотр. Если у вас есть исследования о прошлых болезнях, особенно хронических, обязательно возьмите их на приём — они упростят постановку диагноза. После осмотра вас направят на дальнейшее обследование, в рамках которого:
После осмотра вас направят на дальнейшее обследование, в рамках которого:
- возьмут развёрнутый анализ крови и проверят на свёртываемость;
- сделают ЭКГ;
- проверят кровь на гормоны;
- сделают УЗИ вен и артерий нижних конечностей, а также УЗИ брюшной полости и малого таза, чтобы определить заболевания внутренних органов;
- сделают МРТ и КТ, чтобы точнее локализовать проблемное место.
В зависимости от результатов анализов можно будет определить место патологии и обратиться к более узкому специалисту. К кардиологу — в случае заболевания сердца, а к флебологу — при проблемах с сосудами. Нефролог и уролог помогут при больных почках, а эндокринолог назначит лечение при отклонениях в гормональном фоне.
Как снять отёк стопы?
В зависимости от причины появления отёков, лечение будет разным. Для снятия симптомов, скорее всего, вам назначат мочегонные средства, специальную диету и компрессионную одежду. В случае патологии внутренних органов следуйте рекомендациям лечащего врача, и неприятные симптомы пройдут вместе с болезнью.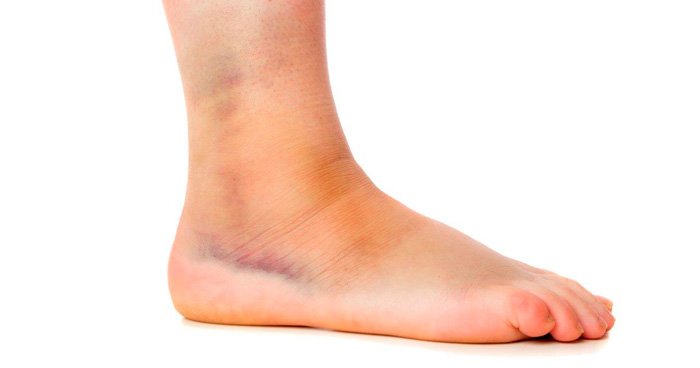
Чтобы избавиться от временных отёков или облегчить симптомы до начала лечения, можно принять контрастный душ, немного полежать с приподнятыми вверх ногами, положив под них подушку, и сделать лёгкий массаж стоп снизу вверх.
Профилактика отёков стоп
Если здоровье в порядке, но ноги продолжают опухать, придётся немного изменить образ жизни. В первую очередь, сократите употребление соли и острых пряностей, которые задерживают жидкость. Следите за количеством выпитой воды — среднестатистический человек должен потреблять не более 2,5 литра в сутки.
При сидячей или стоячей неподвижной работе регулярно устраивайте короткие перерывы и разминайте уставшие ноги. Старайтесь не носить высокие каблуки целый день, а также следите за посадкой: нельзя сидеть нога на ногу, а края стула не должны давить на бёдра.
Если все эти способы снизить отёчность не помогают, то не стоит откладывать визит к врачу. Даже если у вас нет проблем со здоровьем, квалифицированный специалист поможет найти средство для лечения неприятных симптомов, и ваша жизнь станет более комфортной.
Как снять отёк при ушибе в домашних условиях?
Ушиб – поверхностная травма мягких тканей (кожи, подкожной клетчатки), возникающая при падении или ударе тупым предметом. При ушибе повреждаются кровеносные и лимфатические капилляры (самые мелкие по диаметру сосуды), увеличивается их проницаемость. В результате в месте удара образуется отёк (припухлость) или гематома (синяк).
Опасность ушибов
Ушибы конечностей, как правило, не представляют опасности и проходят за 3-5 дней в домашних условиях. Если удар произошёл в проекции внутренних органов (живот, грудная клетка), следует отнестись с повышенным вниманием к такому ушибу, так как возможны внутренние кровоизлияния. Особенно опасны ушибы головы, которые в первые часы проявляют себя только всем известной шишкой, а позднее возникает неврологическая симптоматика.
Симптомы
Основные симптомы ушибов – боль, изменение кожных покровов и припухлость. Для снятия отёка, в первые минуты после травмы следует приложить лёд. Подойдёт и замороженное мясо из холодильника. Лёд нужно будет обернуть салфеткой или полотенцем. Если в доме есть дети, которые значительно чаще получают травмы, не помешает постоянно держать в морозилке пузырь или пластиковую бутылку со льдом. На даче или природе можно воспользоваться мокрым полотенцем. Через 24 часа после получения травмы необходимость в холоде отпадает, и наоборот полезны тепловые процедуры, компрессы, согревающие мази.
Подойдёт и замороженное мясо из холодильника. Лёд нужно будет обернуть салфеткой или полотенцем. Если в доме есть дети, которые значительно чаще получают травмы, не помешает постоянно держать в морозилке пузырь или пластиковую бутылку со льдом. На даче или природе можно воспользоваться мокрым полотенцем. Через 24 часа после получения травмы необходимость в холоде отпадает, и наоборот полезны тепловые процедуры, компрессы, согревающие мази.
Как лечить?
Если у вас нет времени, то можете прочитать, http://1-vopros.ru на одном интересном сайте. Есть разные методы лечения ушибов. Ушибленной конечности придают возвышенное положение. Из народных средств применяются компрессы из мелко нарезанного лука или толченной в кашицу полыни. Если задействован сустав, его можно растереть камфорным маслом. Также эффективен отвар арники.
Для лечения ушибов, быстрого снятия отёчности хорошо себя зарекомендовали методы физиотерапии, например, пайлер-свет, магнитотерапия. В том числе существуют приборы для домашнего использования.
В последующие дни на место ушиба следует наносить противовоспалительные гели и мази (индовазин). Если отёк выраженный, а боль сильная возможен приём внутрь таких препаратов, как кеторол, нимесулид, в течение 2-3 дней.
При крупных гематомах рекомендуется применение гепариновой и троксевазиновой мазей. Наносить их нужно аккуратно, без резкого нажима и чередовать между собой.
В случае, если в результате ушиба возникает нарушение функции поврежденного органа (затруднение движения, дыхания, снижение зрения и.т.п.), необходимо не затягивая обратиться за медицинской помощью.
Если же вам нужно быстро избавиться от гематомы, то есть хорошая статья на сайте интересных ответов на все вопросы 1-vopros.ru
Первая помощь при ушибе: что можно и нельзя делать
Что такое ушиб
Строго говоря, ушиб не является медицинским диагнозом в общем виде. Этот термин обозначает механизм возникновения травмы — при ушибе мягкие ткани получают удар (сильно и быстро сдавливаются), но кожа остаётся условно целой, возможно, лишь слегка поцарапанной.
Чаще всего ушибы безопасны. Вот только их тяжело отличить от более серьёзных травм — вывиха, разрыва связок, перелома.
Когда надо как можно быстрее обращаться к врачу
При столкновении с твёрдым предметом ткани сдавливаются, капилляры в них лопаются — так возникает синяк. Как правило, именно он является основным симптомом поверхностного ушиба. Также популярными признаками являются болезненность и поцарапанный при ударе верхний слой кожи.
Если вы наблюдаете и другие симптомы, значит, речь идёт о более серьёзных вещах. Как можно быстрее обращайтесь в травмпункт или даже вызывайте скорую, если:
- Вы ушиблись головой и теперь вас подташнивает, присутствуют слабость и головокружение. В этом случае речь может идти о сотрясении мозга.
- После удара в живот появились резкая слабость, бледность, шум в ушах, выступил холодный пот. Возможно, у вас внутреннее кровотечение, вызванное повреждением жизненно важных органов.
- Вы ударились спиной и чувствуете, что руки и ноги перестают вас слушаться.
 Или появилась одышка, кашель с кровью. Это говорит о возможном повреждении спинного мозга или ушибе лёгкого.
Или появилась одышка, кашель с кровью. Это говорит о возможном повреждении спинного мозга или ушибе лёгкого. - Удар был в грудную клетку, и теперь с сердцебиением что-то не то. Это чревато остановкой сердца.
- Вы ушибли конечность — например, неудачно упали на колено, запястье, задели локтем стену — и, помимо боли, замечаете сильный отёк, не можете согнуть руку или ногу в суставе. Так нередко выглядят перелом, вывих или разрыв связок.
Любой из симптомов, перечисленных выше, требует консультации врача. Ни в коем случае нельзя надеяться, что это просто поверхностный ушиб: пропустив опасное состояние, можно лишиться здоровья, а то и жизни.
Как оказать первую помощь при ушибе
Если опасных симптомов нет и вы на все сто уверены, что просто ушиблись, дело значительно упрощается. Ушибы не требуют какого-либо специфического лечения. Достаточно элементарной так называемой RICE-терапии.
- R — Rest. Постарайтесь обеспечить ушибленной области покой.
 Если речь о суставе, поменьше им двигайте.
Если речь о суставе, поменьше им двигайте. - I — Ice. Чтобы уменьшить боль, приложите к повреждённому месту что-то холодное. Например, обёрнутый в тонкое полотенце пакет со льдом или замороженными овощами, грелку, наполненную ледяной водой, или хотя бы охлаждённую стальную ложку.
- C — Compress. Можно (но не обязательно) наложить на место ушиба тугую повязку — к примеру, надеть компрессионные гольфы. Это поможет снять отёк.
- E — Elevate. Сразу после травмы постарайтесь хотя бы на несколько минут поднять пострадавший участок выше уровня сердца. Эта процедура уменьшит размеры возможной гематомы.
Если при ушибе на коже появилась ссадина, о ней тоже надо позаботиться. Промойте ранку чистой водой (идеально — мыльной). При необходимости остановите кровотечение: для этого достаточно на пару минут прижать к ране чистый носовой платок или салфетку.
Теперь осталось только ждать. В большинстве случаев ушибы проходят без следа за 1–2 недели.
Читайте также 🧐
причины, симптомы, диагностика, лечение, профилактика
Ушиб голеностопного сустава – это травма, возникающая вследствие воздействия внешней силы на область голеностопного сустава и не сопровождающаяся нарушением целостности его тканей.
Голеностопный сустав – это один из самых крупных суставов в организме человека. Он выполняет функцию перемещения и опоры тела. На травмы этой области приходится пятая часть поражений опорно-двигательной системы.
Практически во всех случаях причиной ушиба голеностопного сустава является прямое воздействие на него травмирующего агента. Ушиб этой области возникает вследствие удара твердым предметом, например, ногой, или ударом при падении. Ушибу могут подвергаться мягкие ткани, окружающие сустав, и надкостница.
СимптомыПри травмах голеностопного сустава в области повреждения в момент получения травмы возникает боль, которая может мучить человека на протяжении нескольких дней, гематома, связанная с разрывом мелких сосудов, ограниченный либо разлитой отек мягких тканей, которые окружают сустав, хромота, которая не оказывает влиянии на опороспособность травмированной конечности (больной может наступать на ногу), появление болезненности при движении стопой и онемение стопы или пальцев, что обусловлено развитием отека. Иногда может наблюдаться гиперемия и повышение местной температуры в области травмированного сустава.
Иногда может наблюдаться гиперемия и повышение местной температуры в области травмированного сустава.
В случае возникновения ушиба голеностопного сустава диагноз выставляется на основании физикального осмотра, клинической симптоматики и опроса больного.
Для постановки более точного диагноза может потребоваться проведение рентгенологического исследования в двух проекциях. Иногда для определения степени повреждения мягких тканей и суставной сумки может потребоваться проведение магниторезонансной либо компьютерной томографии.
ЛечениеПосле получения травмы нога пострадавшего должна находиться в состоянии покоя. Под травмированную конечность рекомендуется подложить подушку либо валик, чтобы она находилась в приподнятом положении. При сильном ушибе человек может использовать при передвижении трость, что снизит нагрузку на травмированную конечность. На пораженный сустав накладывается давящая повязка, которую на ночь следует удалять.
При сильных ушибах может потребоваться иммобилизация сустава с помощью гипсовой лонгеты, длительность ношения которой может варьироваться от 7 до 10 дней. Со вторых суток можно на место ушиба наносить несколько раз в день местные противовоспалительные и обезболивающие препараты, в состав которых входят нестероидные противовоспалительные средства.
При тяжелых ушибах используется физиотерапевтическое лечение: электрофорез с калия йодидом, магнитолечение, парафиновые аппликации, УВЧ.
ПрофилактикаДля предупреждения ушиба голеностопного сустава следует избегать чрезмерных физических нагрузок, травм. При занятии травмоопасными видами спорта рекомендуется использовать качественную амуницию. Общие меры профилактики включают рациональное и полноценное питание (еда должна быть обогащена витаминами, микро- и макроэлементами), постоянную физическую активность (занятия физкультурой, плаваньем), ношение удобной и качественной обуви.
Симптомы, причины, диагностика, лечение, средства правовой защиты, профилактика
Обзор синяков
Синяк — это обычное повреждение кожи, которое приводит к изменению цвета кожи. Кровь из поврежденных кровяных клеток глубоко под кожей собирается у поверхности кожи, в результате чего возникает то, что мы называем черно-синей меткой.
Кровь из поврежденных кровяных клеток глубоко под кожей собирается у поверхности кожи, в результате чего возникает то, что мы называем черно-синей меткой.
Причины синяков
Синяки обычно возникают при столкновении с чем-то или при столкновении с ним.
- Синяки могут возникать у некоторых людей, которые активно занимаются спортом, например у спортсменов и тяжелоатлетов.Эти синяки возникают в результате микроскопических разрывов кровеносных сосудов под кожей.
- Необъяснимые синяки, которые возникают легко или без видимой причины, могут указывать на нарушение свертываемости крови, особенно если синяки сопровождаются частыми кровотечениями из носа или кровоточащими деснами.
- Часто то, что считается необъяснимым синяком на голени или бедре, например, на самом деле возникает в результате ударов о столбик кровати или другого предмета и неспособности вспомнить травму.
- Синяки у пожилых людей часто возникают из-за того, что их кожа с возрастом истончается.
 Ткани, поддерживающие нижележащие кровеносные сосуды, стали более хрупкими.
Ткани, поддерживающие нижележащие кровеносные сосуды, стали более хрупкими. - Синяки также чаще встречаются у тех, кто принимает лекарства для разжижения крови.
Симптомы синяка
- Первоначально свежий синяк может быть красноватым. Затем он станет синим или темно-фиолетовым в течение нескольких часов, а затем станет желтым или зеленым через несколько дней по мере заживления.
- Синяк обычно болезненный, а иногда даже болезненный в течение первых нескольких дней, но обычно боль проходит по мере исчезновения цвета.
- Поскольку синяк не повреждает кожу, риск заражения отсутствует.
Когда обращаться за медицинской помощью
- Обратитесь к врачу, если синяк сопровождается отеком и сильной болью, особенно если вы принимаете разжижающие кровь лекарства от какого-либо заболевания.
- Обратитесь к врачу, если синяк возникает легко или без видимой причины.
- Обратитесь к врачу, если синяк болезненный и находится под ногтем на ноге или руке.

- Обратитесь к врачу, если синяк не исчез в течение двух недель или не исчез полностью через три или четыре недели.
- Обратитесь в отделение неотложной помощи, если считаете, что у вас сломана кость вместе с синяком.
- Некоторые синяки, например, на голове или на глазу, могут вызывать сильное беспокойство.
- Если синяк (иногда называемый «гусиным яйцом») возник на голове, но человек не потерял сознание и может вспомнить аварию, маловероятно, что это привело к серьезной травме головы. С другой стороны, если человек не может вспомнить, что произошло, и вы подозреваете, что у него сотрясение мозга, его следует доставить в ближайшее отделение неотложной помощи.
- Если синяк образовался чуть выше глаза, можно ожидать, что синяк переместится в область прямо под глазом, что может вызвать синяк под действием силы тяжести. Если вы можете двигать пораженный глаз во всех направлениях и не измените свое зрение, вряд ли это серьезная травма, требующая посещения больницы.

Обследования и анализы
Если травма явно представляет собой синяк и врач не подозревает о переломах костей, он, вероятно, не будет проводить никаких анализов.
- Если есть отек или сильная боль, врач может сделать рентгеновский снимок этой области, чтобы убедиться, что нет переломов.
- Если синяки возникают часто и без видимых причин, врач может сдать кровь на анализ для выявления нарушения свертываемости крови.
- Определенные синяки, характерные синяки с течением времени и на разных стадиях заживления могут предупредить врача о возможности физического насилия.
Лечение синяков — домашние средства
Лечение синяка наиболее эффективно сразу после травмы, пока синяк остается красноватым.
- Холодный компресс, такой как пакет со льдом или пакет замороженных овощей, следует приложить к пораженному участку на 20–30 минут, чтобы ускорить заживление и уменьшить отек. Не прикладывайте лед непосредственно к коже.
 Оберните пакет со льдом полотенцем.
Оберните пакет со льдом полотенцем. - Если синяк занимает большую часть ноги или ступни, в течение первых 24 часов после травмы ногу следует держать в максимально приподнятом состоянии.
- Ацетаминофен можно принимать от боли в соответствии с инструкциями на упаковке.Избегайте аспирина или ибупрофена, потому что они замедляют свертывание крови и могут фактически продлить кровотечение.
- Примерно через 48 часов тепло в виде теплой мочалки, прикладываемой к синяку на 10 минут или около того два-три раза в день, может увеличить приток крови к области синяка, что позволит коже быстрее впитывать кровь. В конечном итоге синяк померкнет.
Лечение синяков
У врачей нет специального лечения синяков, кроме описанных выше методов: пакеты со льдом и последующее нагревание, безрецептурные обезболивающие и, если возможно, приподнятие области синяка.
Предполагаемая жертва домашнего насилия может быть направлена к социальному работнику.
Профилактика синяков
Для предотвращения синяков:
- Носите защитное снаряжение (например, щитки на голени) во время занятий контактными видами спорта, например футболом.

- Размещайте мебель вдали от дверных проемов и пешеходных дорожек в вашем доме.
- Держите телефон и электрические кабели вдали от открытых мест, где вы можете споткнуться и упасть.
- Убедитесь, что полы сухие, а коврики не скользят.
- Не загромождайте пол.
- Включите небольшой ночник или используйте фонарик, если вам нужно дойти до ванной ночью.
- Если ваш врач прописал препараты для разжижения крови, обязательно регулярно контролируйте и корректируйте лекарства по мере необходимости.
Outlook
Синяки обычно исчезают через две недели.
8 причин и их лечение
Ниже приведены восемь возможных причин опухолей ног и лодыжек.
1. Травма стопы или лодыжки
Травма стопы или голеностопного сустава может вызвать отек лодыжки и голени. Одна из наиболее частых причин травм этой области — вывихнутая лодыжка.
Растяжение связок голеностопного сустава может возникнуть в результате простой ошибки, спортивной травмы или физической травмы. Это случается, когда связки, соединяющие лодыжку со стопой и ногой, не совпадают.
Это случается, когда связки, соединяющие лодыжку со стопой и ногой, не совпадают.
Человек с растяжением лодыжки может испытывать боль и ограниченную подвижность голеностопного сустава или стопы.
Лечение
Самым распространенным методом лечения травм стопы или лодыжки является процедура RICE. RICE — это аббревиатура, обозначающая:
- Отдых : отдых пораженной стопы помогает предотвратить дальнейшее повреждение.
- Ice : Прикладывание льда к травме помогает заглушить боль и уменьшить отек. Перед нанесением льда на кожу следует обернуть лед полотенцем. В идеале люди должны прикладывать пакет со льдом на 10-20 минут три или более раз в день.
- Компрессионный : Ношение компрессионного бинта поможет уменьшить отек.
- Уровень : Поднятие ступни или лодыжки выше уровня сердца поможет уменьшить отек.
2. Инфекция
Инфекция стоп, лодыжек и голеней может вызвать опухоль в этой области.
Люди, страдающие диабетом, подвергаются повышенному риску развития инфекции стоп. Поэтому им следует регулярно проверять свои ступни на предмет синяков, порезов и царапин.
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), у людей с диабетом и нелеченой инфекцией стопы или ног может развиться гангрена. Гангрена — это место гибели тканей организма в результате тяжелой инфекции или снижения кровоснабжения.
Лечение
Лечение инфекции стопы зависит от ее степени тяжести. В большинстве случаев врач назначает антибиотики для лечения бактериальной инфекции.
Если инфекция привела к гангрене, человеку может потребоваться операция по удалению поврежденных пальцев ног или стопы.
3. Лимфедема
Лимфедема — это состояние, при котором избыток жидкости накапливается в тканях тела, вызывая отек. Лимфедема возникает, когда лимфатические узлы человека повреждены или отсутствуют в результате хирургического удаления.
Лимфатические узлы — это железы, которые составляют часть иммунной системы организма. Они несут ответственность за удаление жидкостей из различных частей тела. Если лимфатические узлы в тазу повреждены или отсутствуют, это может вызвать скопление жидкости в ногах.
Человек с лимфедемой может испытывать чувство тяжести или опухоли в ногах или других пораженных частях тела.
Лечение
Согласно данным онкологического центра Memorial Sloan Kettering, некоторые варианты лечения лимфедемы включают:
- перевязку пораженной ноги
- ношение компрессионных чулок
- массаж лимфатических узлов для стимулирования дренажа
- выполнение мягких упражнений для стимулирования дренаж
- Практика ухода за кожей для снижения риска инфекции и связанной с ней лимфедемы
4.Венозная недостаточность
Вены на ногах человека содержат специальные клапаны, которые предотвращают обратный ток крови. Венозная недостаточность — это состояние, при котором эти клапаны больше не работают должным образом. В результате вены больше не переносят достаточное количество крови от ног обратно к сердцу.
В результате вены больше не переносят достаточное количество крови от ног обратно к сердцу.
Когда у человека венозная недостаточность, кровь течет обратно по ногам и попадает в мягкие ткани голеней и лодыжек.
У человека с венозной недостаточностью также могут возникнуть:
- кожные язвы
- изменение цвета кожи
- инфекция
Лечение
Согласно Stanford Health, лечение венозной недостаточности включает возвращение кровотока в ноги .Это может включать:
- избегать скрещивания ног в положении сидя или лежа
- поднимать ноги
- выполнять регулярные упражнения
- носить компрессионные чулки
Люди также могут получать лекарства для лечения венозной недостаточности. Тип лекарства, который получает человек, будет зависеть от тяжести его состояния и общего состояния здоровья.
5. Сгусток крови
Сгусток крови в ногах может вызвать опухание лодыжек и ног. Сгустки крови в ногах имеют тенденцию образовываться на одной стороне конечности.
Сгустки крови в ногах имеют тенденцию образовываться на одной стороне конечности.
Существует два основных типа сгустков крови:
- поверхностных сгустков крови, которые возникают в вене ближе к поверхности кожи
- сгустков крови в глубоких венах или «тромбозов глубоких вен» (ТГВ), которые возникают в вена глубоко внутри тела
Человек должен немедленно обратиться за медицинской помощью, если он испытывает какие-либо из следующих симптомов тромба:
- опухоль и боль в одной ноге
- сильная боль в пораженной ноге
- область теплой кожи на пораженной ноге
- участок красной кожи позади и ниже колена
- изменение цвета ноги
- субфебрильная температура
Иногда кусок сгустка отрывается и перемещается к сердце, легкие или мозг.Если не лечить, это может быть опасно для жизни.
Лечение
Обычно люди с тромбом получают антикоагулянтные препараты, которые помогают предотвратить увеличение сгустков. Они также помогают предотвратить образование новых сгустков.
Они также помогают предотвратить образование новых сгустков.
Два распространенных антикоагулянта — это гепарин и варфарин.
6. Заболевание печени
Печень вырабатывает альбумин — белок, предотвращающий утечку жидкости из кровеносных сосудов в окружающие ткани тела.
Больная печень не производит достаточного количества альбумина. Следовательно, заболевание печени может вызывать скопление жидкости в ногах, лодыжках и ступнях.
Большинство людей с заболеванием печени не испытывают симптомов до тех пор, пока у них не разовьется серьезное повреждение печени или цирроз.
Лечение
Единственное лекарство от цирроза печени — это трансплантация печени. Однако лечение направлено на управление болезнью и предотвращение дальнейших осложнений. Лечение также может помочь облегчить некоторые симптомы цирроза печени.
Людям, у которых отек ног в результате цирроза печени, могут потребоваться диуретики, такие как спиронолактон или фуросемид. Людям также может потребоваться уменьшить потребление соли с пищей, поскольку это может уменьшить задержку жидкости.
Людям также может потребоваться уменьшить потребление соли с пищей, поскольку это может уменьшить задержку жидкости.
7. Заболевание почек
Основная роль почек — регулировать количество воды в организме и балансировать уровни соли и других минералов в крови.
Почки, серьезно поврежденные болезнью, не могут эффективно фильтровать кровь и выводить жидкость и другие продукты жизнедеятельности с мочой.Это может привести к скоплению жидкости и других отходов в организме, в том числе в голенях и лодыжках.
Некоторые другие ранние признаки заболевания почек включают:
Лечение
Лечение заболевания почек зависит от его первопричины. По данным Национального фонда почек, некоторые причины, такие как инфекции мочевыводящих путей и камни в почках, хорошо поддаются лечению.
Заболевание почек также может возникать в результате основного заболевания, например высокого кровяного давления или диабета.В таких случаях врач назначит лекарства для лечения этих состояний и замедления заболевания почек.
В некоторых случаях хроническая болезнь почек может прогрессировать до почечной недостаточности. На этом этапе человеку потребуется диализ или пересадка почки.
8. Побочные эффекты лекарств
В некоторых случаях лекарства могут вызывать отек лодыжек или ног. Некоторые лекарства, которые могут вызывать отек как побочный эффект, включают:
Если у человека наблюдаются побочные эффекты от принимаемых лекарств, ему следует поговорить со своим врачом.Врач может предложить снизить дозировку лекарства или вообще перейти на другой препарат.
Людям не следует прекращать прием лекарств без одобрения врача.
Проблемы с ногами — familydoctor.org
Диагностика
У вас может быть СЛОМАН КОСТЬ, например большеберцовая или малоберцовая кость в голени, или бедренная кость в верхней части ноги (особенно если вы не в состоянии выдержать какой-либо вес). на ноге).
Самообслуживание
Скорая помощь
Немедленно обратитесь к врачу или обратитесь в отделение неотложной помощи. Приложите лед к пораженному месту.
Приложите лед к пораженному месту.
Диагноз
У вас может быть растяжение лодыжки, но вы можете сломать кость голени и по-прежнему стоять на ней. Вы также могли разорвать СВЯЗЬ на колене или лодыжке.
Самопомощь
Скорая помощь
Немедленно обратитесь к врачу или обратитесь в отделение неотложной помощи, особенно если у вас опухло колено. Приложите лед к пораженному месту.
Диагностика
У вас может быть частичная или полная РАЗЛУЧАЯ АХИЛЛОВА ЖИВОТНЯКА, прикрепляющего икроножную мышцу к пятке.Эта травма вызовет боль и затруднение при постановке стопы вниз или при ходьбе. РАЗОРВАННАЯ МЫШЦА Икры вызывает боль при ходьбе и может вызвать синяки.
Самостоятельная помощь
Как можно скорее обратитесь к врачу. Приложите лед и используйте противовоспалительное средство, например ибупрофен. Избегайте действий, которые вызывают боль.
Диагностика
ВЫТЯЖКА или НАПРЯЖЕНИЕ МЫШЦ вызовет боль и скованность в икроножной мышце без синяков или отеков.
Уход за собой
Приложите лед и используйте противовоспалительное лекарство. Избегайте действий, которые вызывают боль.
Диагноз
У вас могут быть ШИНЫ ГОЛЕНИ, воспаление связок и других соединительных тканей вдоль большеберцовой кости или СТРЕССОВЫЙ ПЕРЕЛОМ, крошечная трещина в кости. Эти травмы часто вызваны чрезмерным использованием во время физических нагрузок.
Самообслуживание
Больше отдыхайте и избегайте действий, которые вызывают боль.Используйте противовоспалительное средство, такое как ибупрофен, и приложите к этой области лед. Обратитесь к врачу, если боль или отек усиливаются или не проходят.
Диагноз
У вас может быть ГЛУБОКИЙ ВЕНОЗНЫЙ ТРОМБОЗ, тромб в венах икроножных мышц, часто вызываемый длительным бездействием, травмой или лежащей в основе проблемы со свертыванием крови.
Самообслуживание
Скорая помощь
Немедленно обратитесь к врачу или обратитесь в отделение неотложной помощи. Сгусток крови в ногах может оторваться и заблокировать артерию в легких (вызывая тромбоэмболию легочной артерии) или в головном мозге (вызывая инсульт).
Сгусток крови в ногах может оторваться и заблокировать артерию в легких (вызывая тромбоэмболию легочной артерии) или в головном мозге (вызывая инсульт).
Диагноз
У вас может быть варикоз вен, опухшие вены, вызванные слабыми клапанами и стенками вен. Более мягкая версия этого часто называется ПАУЧИМИ ВЕНАМИ.
Самообслуживание
Носите поддерживающие / компрессионные чулки или шланг. Чередуйте периоды стояния с сидением. Обратитесь к врачу, если варикозное расширение вен очень заметно, или если они становятся болезненными и красными, или если кожа над ними начинает утолщаться или изменяться.
Диагноз
У вас может быть инфекция, такая как ЦЕЛЛЮЛИТ (инфекция кожи), ЛИМФАНГИТ (инфекция лимфатических каналов, ведущих к лимфатическим узлам) или ОСТЕОМИЕЛИТ (инфекция костей).
Уход за собой
Приложите мягкое тепло и нанесите мазь с антибиотиком. Позвоните своему врачу, если у вас жар, или если красные участки или боль усиливаются или не проходят.
Диагноз
Боль может быть вызвана ОБЪЯВЛЕНИЕМ, вызванным ПЕРИФЕРИЧЕСКИМ АРТЕРИАЛЬНЫМ ЗАБОЛЕВАНИЕМ (ЗПА), сужением артерий, по которым кровь идет к мышцам ног.
Самостоятельная помощь
Как можно скорее обратитесь к врачу.
Диагноз
У вас может быть ОТЕК, скопление жидкости, которое может быть вызвано ЗАСТРОЙНОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТЬЮ, ОСТРЫМ ИЛИ ХРОНИЧЕСКИМ ЗАБОЛЕВАНИЕМ ПОЧЕК или блокировкой кровотока, возвращающегося в сердце.
Самостоятельная помощь
Как можно скорее обратитесь к врачу. Если вы испытываете одышку, связанную с этим отеком, попросите кого-нибудь отвезти вас в ближайшее отделение неотложной помощи или вызовите скорую помощь.
Самостоятельная помощь
Для получения дополнительной информации обратитесь к своему врачу. Если вы считаете, что проблема серьезная, немедленно обратитесь к врачу.
Что такое ушиб мышцы?
Ушиб мышц (синяк)
Мышечный ушиб вызывает отек и боль, а также ограничивает подвижность сустава вблизи травмы. … Травмированная мышца может ощущаться слабой и жесткой. Иногда в поврежденной ткани собирается лужа крови, образуя комок над травмой (гематома).В тяжелых случаях отек и кровотечение под кожей могут вызвать шок.
… Травмированная мышца может ощущаться слабой и жесткой. Иногда в поврежденной ткани собирается лужа крови, образуя комок над травмой (гематома).В тяжелых случаях отек и кровотечение под кожей могут вызвать шок.
Спортсмены всех контактных видов спорта имеют много возможностей получить ушиб мышц (синяк). Ушибы являются второй после растяжения основной причиной спортивных травм.
Большинство ушибов незначительны и быстро заживают, не отвлекая спортсмена от игры. Но тяжелые ушибы могут вызвать глубокое повреждение тканей и привести к осложнениям, из-за которых спортсмен не сможет заниматься спортом на несколько месяцев.
Причина
Ушибы возникают, когда прямой или повторяющиеся удары тупым предметом ударяют по части тела, раздавливая подлежащие мышечные волокна и соединительную ткань без повреждения кожи.Ушиб может возникнуть в результате падения или прижатия тела к твердой поверхности.
Симптомы
Ушибы вызывают отек и боль, а также ограничивают подвижность сустава вблизи травмы. Разорванные кровеносные сосуды могут вызвать синеватый оттенок. Травмированная мышца может ощущаться слабой и жесткой.
Разорванные кровеносные сосуды могут вызвать синеватый оттенок. Травмированная мышца может ощущаться слабой и жесткой.
Иногда лужа крови собирается в поврежденной ткани, образуя комок над травмой (гематома).
В тяжелых случаях отек и кровотечение под кожей могут вызвать шок.При обширном повреждении тканей у вас также может быть перелом костей, вывих сустава, растяжение связок, разрыв мышцы или другие травмы.
Ушибы живота могут повредить внутренние органы.
Осмотр врача
Немедленно обратитесь к врачу для полной диагностики. Медицинский осмотр позволит определить точное место и степень травмы.
Инструменты диагностической визуализации могут использоваться для лучшей визуализации поврежденной области вашего тела. Эти инструменты включают ультразвуковое сканирование, магнитно-резонансную томографию (МРТ) или компьютерную томографию (КТ).
При некоторых травмах врачу также может потребоваться проверка на повреждение нерва.
Лечение
Чтобы контролировать боль, кровотечение и воспаление, держите мышцу в положении мягкого растяжения и используйте формулу RICE:
- Остальное. Защитите травмированную область от дальнейшего повреждения, остановив игру. Вы также можете использовать защитное приспособление (например, костыли, стропу).
- Лед. Приложите лед, завернутый в чистую ткань. (Удалите лед через 20 минут.)
- Компрессия. Слегка оберните травмированный участок мягкой повязкой или бинтом.
- Высота над уровнем моря. Поднимите его на уровень выше сердца.
Большинство спортсменов с ушибами быстро поправляются с помощью простых лечебных мероприятий. Ваш врач может прописать вам нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, или другие лекарства для снятия боли. Не массируйте травмированный участок.
В течение первых 24–48 часов после травмы (острая фаза) вам, вероятно, придется продолжать использовать покой, лед, давящие повязки и приподнимать травмированный участок, чтобы контролировать кровотечение, отек и боль. Пока травмированная часть заживает, обязательно продолжайте тренировать неповрежденные части тела, чтобы поддерживать общий уровень физической подготовки.
Пока травмированная часть заживает, обязательно продолжайте тренировать неповрежденные части тела, чтобы поддерживать общий уровень физической подготовки.
Если имеется большая гематома, которая не проходит в течение нескольких дней, ваш врач может удалить ее хирургическим путем, чтобы ускорить заживление.
Реабилитация
Через несколько дней воспаление должно уменьшиться, и травма может почувствовать себя немного лучше. В это время ваш врач может посоветовать вам приложить немного тепла к травме и начать процесс реабилитации.Не забывайте повышать уровень активности постепенно.
В зависимости от степени травмы возвращение к обычной спортивной активности может занять несколько недель или дольше. Если вы слишком сильно нагружаете травмированный участок до того, как он достаточно зажил, может развиться излишек рубцовой ткани, что вызовет еще больше проблем.
На первом этапе реабилитации ваш врач может назначить легкие упражнения на растяжку, которые начнут восстанавливать диапазон движений в травмированной области.
Как только ваш диапазон движений улучшится, ваш врач может назначить упражнения для снятия тяжестей и укрепляющие упражнения.
Если у вас нормальный диапазон движений без боли, ваш врач может разрешить вам вернуться к бесконтактным видам спорта.
Вернуться в игру
Возможно, вы сможете вернуться к контактным видам спорта, когда полностью восстановите свои силы, движения и выносливость. Когда ваш врач скажет, что вы готовы вернуться к игре, он или она может попросить вас надеть индивидуальное защитное устройство, чтобы предотвратить дальнейшее повреждение области, в которой был ушиб.
В зависимости от вашего вида спорта вы можете получить специальные набивки из твердых или полутвердых материалов.Прокладка распределяет силу удара при попадании прямых ударов тупыми предметами в ваше тело.
Осложнения
Получение своевременной медицинской помощи и следование советам врача по поводу реабилитации может помочь вам избежать серьезных медицинских осложнений, которые иногда возникают в результате глубоких ушибов мышц. Двумя наиболее частыми осложнениями являются синдром компартмента и оссифицирующий миозит.
Двумя наиболее частыми осложнениями являются синдром компартмента и оссифицирующий миозит.
Компартмент-синдром
В некоторых случаях быстрое кровотечение может вызвать чрезвычайно болезненный отек в группе мышц руки, ноги, ступни или ягодицы.Повышение давления жидкости через несколько часов после ушиба может нарушить кровоток и не дать питанию достичь группы мышц. Компартмент-синдром может потребовать срочного хирургического вмешательства для слива лишней жидкости.
Оссифицирующий миозит
У молодых спортсменов, которые слишком быстро пытаются вылечить тяжелый ушиб, иногда развивается оссифицирующий миозит. Это состояние, при котором на поврежденной мышце растет кость, а не новые мышечные клетки.
Симптомы могут включать боль от слабой до сильной, которая не проходит, и отек в месте повреждения.Аномальные костные образования также могут снизить вашу гибкость. Энергичные упражнения на растяжку могут ухудшить состояние.
Обычно помогают отдых, лед, компрессия и возвышение для уменьшения воспаления. Легкие упражнения на растяжку могут улучшить гибкость. Хирургия требуется редко.
BoulderCentre может помочь. Позвоните нам (303) 449-2730 и попросите о встрече с одним из наших специалистов по спортивной медицине или выберите одного из наших многочисленных хирургов или терапевтов.
Статья любезно предоставлена AAOS: Американской академией хирургов-ортопедов.
Травма ноги
Это симптом вашего ребенка?
- Травмы ноги (бедра и стопы)
- Травмы костей, мышц, суставов или связок
- Боль в мышцах, вызванная чрезмерными упражнениями или работой (чрезмерная нагрузка). Чрезмерное использование описано в статье «Боль в ногах».
- Исключено: только травма пальца ноги. См. Это руководство по уходу.
Типы травм ног
- Перелом. Это медицинское название сломанной кости.
 Самая распространенная сломанная кость в ноге — большеберцовая кость. Голень — самая большая кость в нижней части ноги. Дети с переломом не могут держать вес и ходить.
Самая распространенная сломанная кость в ноге — большеберцовая кость. Голень — самая большая кость в нижней части ноги. Дети с переломом не могут держать вес и ходить. - Вывих. Это происходит, когда кость вырывается из сустава. Самая распространенная проблема — вывих коленной чашечки (надколенника).
- Растяжения. Растяжение связок — это растяжение и разрыв связок. Растяжение связок голеностопного сустава — наиболее частая травма связок ноги. Обычно это вызвано поворотом лодыжки внутрь.Также называется «вывихнутой лодыжкой». Основные симптомы — боль и припухлость на внешней стороне лодыжки.
- Штаммы. Растяжения — это растяжения и разрывы мышц (растянутые мышцы).
- Перегрузка мышц. Боль в мышцах может возникнуть без травм. Нет ни падения, ни прямого удара. Травмы чрезмерной нагрузки на мышцы возникают в результате занятий спортом или физических упражнений. Шина голени голени часто возникает из-за бега в гору.

- Ушиб мышцы от прямого удара. Кровотечение в квадрицепс (мышцы бедра) очень болезненно.
- Ушиб кости от прямого удара (как в бедро). Называется «указатель бедра».
- Травма кожи. Примеры: порез, царапина, царапина или синяк. Все они типичны для травм ног.
Шкала боли
- Легкая: Ваш ребенок чувствует боль и рассказывает вам о ней. Но боль не мешает вашему ребенку заниматься нормальной деятельностью. Школа, игра и сон не меняются.
- Умеренно: Боль мешает вашему ребенку заниматься нормальной деятельностью.Это может разбудить его или ее ото сна.
- Сильная: Боль очень сильная. Это мешает вашему ребенку заниматься всеми обычными делами.
Когда обращаться в случае травмы ноги
Позвоните в службу 911 сейчас
- Сильное кровотечение, которое невозможно остановить
- Серьезная травма со множеством переломов
- Кость торчит через кожу
- Похоже на вывих сустава (бедра, колена или лодыжки)
- Вы думаете, что ваш у ребенка опасная для жизни ситуация
Позвоните врачу или обратитесь за помощью сейчас
- Кожа расколота или зияет, может потребоваться наложение швов
- Возраст менее 1 года
- Сильная боль, не лучше через 2 часа после приема обезболивающего
- Не могу нормально двигать бедром, коленом или лодыжкой
- Травма колена из-за «щелчка» или «хлопка» во время удара
- Вы думаете, что ваш ребенок получил серьезную травму
- Вы думаете, что ваш ребенок должен быть виден, проблема актуальна
Связаться с врачом в течение 24 часов
- Прихрамывает при ходьбе
- Очень большой синяк
- Присутствует большой отек
- Боль не проходит через 3 часа дней
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не срочна
Обратиться к врачу в рабочее время
- Травма ограничивает занятия спортом или учебу
- Грязные порезы и отсутствие прививки от столбняка более 5 лет
- Чистый разрез и отсутствие прививки от столбняка более 10 лет
- Боль длится более 2 недель
- У вас есть другие вопросы или проблемы
Самостоятельный уход в домашних условиях
- Ушиб мышцы или кости от прямого удара
- Боль в мышце от малая растянутая мышца
- Боль вокруг сустава из-за незначительного растяжения связки
- Незначительный порез или царапина
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при незначительных травмах ног
- Что следует знать о небольших травмах ног:
- Во время занятий спортом ушибаются мышцы и кости.
- Мышцы растягиваются.
- Эти травмы можно лечить дома.
- Вот несколько советов по уходу, которые должны помочь.
- Лечение растянутой мышцы, ушиба мышцы или ушиба кости:
- Лекарство от боли. Чтобы облегчить боль, дайте ацетаминофен (например, тайленол). Другой вариант — продукт с ибупрофеном (например, Адвил). Используйте по мере необходимости. Ибупрофен лучше помогает при этом типе боли.
- Холодная упаковка. При боли или отеке используйте холодный компресс. Вы также можете использовать лед, завернутый во влажную ткань. Нанесите на больные мышцы на 20 минут. Повторите 4 раза в первый день, затем по мере необходимости.
 Причина: снимает боль и помогает остановить кровотечение. Осторожно: Избегайте обморожений.
Причина: снимает боль и помогает остановить кровотечение. Осторожно: Избегайте обморожений. - Тепловой пакет. Если боль длится более 2 дней, приложите тепло к больной мышце. Используйте грелку, грелку или теплую влажную мочалку. Делайте это 10 минут, затем по мере необходимости. Осторожно: Избегайте ожогов. Чтобы снять жесткость во всем теле, используйте горячую ванну. Переместите больные мышцы ног под теплой водой.
- Остальное. Дайте травмированной части отдыхать как можно дольше в течение 48 часов.
- Растяжка. Для растянутых мышц научите своего ребенка растяжке и силовым тренировкам.
- Легкое растяжение связок (растяжение связок) голеностопного или коленного сустава Лечение:
- Первая помощь: приложите лед, чтобы уменьшить кровотечение, отек и боль.Чем больше кровотечений и отеков, тем больше времени потребуется на выздоровление. Оберните эластичным бинтом.

- Обработать R.I.C.E. (отдых, лед, сжатие и подъем) в течение первых 24-48 часов.
- Сожмите плотной эластичной повязкой на 48 часов. Онемение, покалывание или усиление боли означают, что повязка слишком тугая.
- Холодный компресс: При боли или отеке используйте холодный компресс. Вы также можете использовать лед, завернутый во влажную ткань. Положите его на щиколотку или колено на 20 минут.Повторите 4 раза в первый день, затем по мере необходимости. Причина: снимает боль и помогает остановить кровотечение. Осторожно: Избегайте обморожений.
- Чтобы облегчить боль, дайте ацетаминофен (например, тайленол). Другой вариант — продукт с ибупрофеном (например, Адвил). Используйте по мере необходимости. Продолжайте как минимум 48 часов.
- Держите поврежденную лодыжку или колено в приподнятом положении и в состоянии покоя в течение 24 часов.
- Через 24 часа разрешите любые действия, не вызывающие боли.
- Первая помощь: приложите лед, чтобы уменьшить кровотечение, отек и боль.Чем больше кровотечений и отеков, тем больше времени потребуется на выздоровление. Оберните эластичным бинтом.
- Обработка небольших порезов или царапин
- Используйте прямое давление, чтобы остановить кровотечение.
 Делайте это в течение 10 минут или до остановки кровотечения.
Делайте это в течение 10 минут или до остановки кровотечения. - Промыть рану водой с мылом в течение 5 минут. Попробуйте промыть срез проточной водой.
- Осторожно удалите загрязнения мочалкой.
- Используйте мазь с антибиотиком (например, Полиспорин). Рецепт не требуется. Затем накройте повязкой. Менять ежедневно.
- Используйте прямое давление, чтобы остановить кровотечение.
- Чего ожидать:
- Пик боли и отека обычно приходится на 2 или 3 день.
- Чаще всего отек проходит через 7 дней.
- Боль может полностью исчезнуть через 2 недели.
- Позвоните своему врачу, если:
- Боль становится сильной
- Боль не уменьшается через 3 дня
- Боль длится более 2 недель
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 21.02.2021
Последняя редакция: 14.08.2020
Авторские права 2000-2020. Schmitt Pediatric Guidelines LLC.
Сертифицированные специалисты по венам и сосудам
У всех нас появляются синяки, когда мы натыкаемся на что-то или падаем. Часто мы не можем точно вспомнить, откуда появился синяк. Если вы страдаете от выпячивания или обесцвечивания варикозного расширения вен, у вас может быть легче получить синяки в этой области.Это потому, что кровоподтеки, иногда называемые кровоподтеками, являются частью процесса заживления организма после травмы или травмы. Люди также могут получить синяки как после незначительных медицинских процедур, так и после серьезных операций. Синяки должны постепенно улучшаться и постепенно исчезать. Если они этого не сделают, вам, возможно, придется обратиться к врачу.
Легкие синяки
Ушибы, которые могут возникнуть после малоинвазивного лечения вен Цинциннати, обычно очень незначительны. Благодаря достижениям в процедурах вен, такие проблемы, как варикозное расширение вен, сосудистые звездочки и сосудистые заболевания, можно лечить с помощью быстрых и эффективных медицинских методов в наших офисах.По мере того как синяки исчезают, ваши ноги выглядят и чувствуют себя лучше, чем когда-либо, как вы это заметите в нашей фотогалерее до и после. Следуйте инструкциям по последующему уходу в нашей клинике, которые могут включать в себя отдых для вашей ушибленной ноги, подпорку выше уровня сердца, прикладывание пакета со льдом (всего на 10 минут за раз) и ношение компрессионных носков. Помните, что легкая ходьба также рекомендуется для восстановления правильного кровообращения.
Благодаря достижениям в процедурах вен, такие проблемы, как варикозное расширение вен, сосудистые звездочки и сосудистые заболевания, можно лечить с помощью быстрых и эффективных медицинских методов в наших офисах.По мере того как синяки исчезают, ваши ноги выглядят и чувствуют себя лучше, чем когда-либо, как вы это заметите в нашей фотогалерее до и после. Следуйте инструкциям по последующему уходу в нашей клинике, которые могут включать в себя отдых для вашей ушибленной ноги, подпорку выше уровня сердца, прикладывание пакета со льдом (всего на 10 минут за раз) и ношение компрессионных носков. Помните, что легкая ходьба также рекомендуется для восстановления правильного кровообращения.
Как распознать серьезные синяки
Синяки могут быть серьезными, и при синяках требуется медицинская помощь:
По прошествии недели совсем не улучшилось или стало намного хуже.Под кожей может быть более крупное скопление крови, называемое гематомой. В некоторых случаях гематома потребует медицинской помощи или может исчезнуть сама по себе.
 Обратитесь к своему врачу за инструкциями, и он / она может попросить вас прийти в офис.
Обратитесь к своему врачу за инструкциями, и он / она может попросить вас прийти в офис.- Вызывает сильную боль или отек.
- Ощущается теплым и нежным на ощупь, с возможным ощущением «тяги» при движении ногой. Это может быть признаком ТГВ или тромбоза глубоких вен, который представляет собой сгусток крови, обычно возникающий глубоко в ноге. Позвоните или обратитесь в местное отделение неотложной помощи, чтобы получить немедленную квалифицированную помощь.
- Виден на участке тела, где обычно никогда не бывает синяков.
- Продолжает появляться после первоначального исцеления.
- Охватывает большую площадь без вероятной причины. Это может быть признаком незначительной проблемы со здоровьем или чего-то более серьезного. Возможными причинами могут быть такие заболевания крови, как гемофилия, другие нарушения свертываемости крови, анемия или лейкемия, поэтому назначьте визит к врачу для обследования.
Расширенное лечение вен в Кентукки
Если вам необходимо лечение варикозного расширения вен, например, лечение лазером, чтобы избавиться от сосудистых проблем или предотвратить образование синяков в венах в будущем, мы готовы помочь. В венском центре VIA мы всегда к вашим услугам, если вы заметили симптомы вен, включая синяки, которые беспокоят вас после любой процедуры. Чтобы получить квалифицированный уход за венами, который улучшит кровообращение, здоровье и внешний вид, свяжитесь с нами сегодня в Vascular and Interventional Associates в Crestview Hills, KY.
В венском центре VIA мы всегда к вашим услугам, если вы заметили симптомы вен, включая синяки, которые беспокоят вас после любой процедуры. Чтобы получить квалифицированный уход за венами, который улучшит кровообращение, здоровье и внешний вид, свяжитесь с нами сегодня в Vascular and Interventional Associates в Crestview Hills, KY.
Кость Ушиб голени — Lower Leg — Условия — Опорно-двигательный — Что мы лечим
Что такое костный ушиб большеберцовой кости?
Тонкий поверхностный слой кости называется надкостницей. Прямая травма большеберцовой кости может повредить надкостницу (известное как ушиб большеберцовой кости или ушиб надкостницы). Это вызывает скопление крови под надкостницей большеберцовой кости. Физиотерапия — важное средство лечения ушиба большеберцовой кости.
Вверху: массаж мягких тканей вращением, применяемый к икроножной мышце опытным терапевтом.Как возникает ушиб большеберцовой кости?
Ушиб большеберцовой кости возникает в результате прямого удара по голени твердым предметом, например ботинком, клюшкой или мячом. Удар вызывает повреждение надкостницы. Надкостница содержит нервные волокна и кровеносные сосуды. Повреждение кровеносных сосудов в надкостнице вызывает скопление крови под ней. Когда эта кровь сворачивается, образуется гематома, и начинается воспалительная реакция, чтобы удалить ее и вылечить область.
Удар вызывает повреждение надкостницы. Надкостница содержит нервные волокна и кровеносные сосуды. Повреждение кровеносных сосудов в надкостнице вызывает скопление крови под ней. Когда эта кровь сворачивается, образуется гематома, и начинается воспалительная реакция, чтобы удалить ее и вылечить область.
Каковы симптомы ушиба кости большеберцовой кости?
Ушиб большеберцовой кости вызывает боль и отек. Во время травмы ощущается сильная боль, так как нервные волокна в надкостнице стимулируются.Боль обычно проходит в течение нескольких минут. Однако боль может вернуться, поскольку кровотечение происходит под надкостницей. На передней части голени можно увидеть большую болезненную шишку (или шишку). Другие симптомы могут включать:
Вверху: массаж триггерной точки на камбаловидной мышце специалистом-терапевтом.Что делать, если у меня ушиб большеберцовой кости?
Если у вас есть ушиб большеберцовой кости, вам следует немедленно начать курс RICE , чтобы остановить кровотечение и отек. Вам также следует как можно скорее назначить физиотерапевтическое обследование. Вам следует продолжить режим RICE в течение первых 48 часов или до консультации с физиотерапевтом.
Вам также следует как можно скорее назначить физиотерапевтическое обследование. Вам следует продолжить режим RICE в течение первых 48 часов или до консультации с физиотерапевтом.
Чего нельзя делать, если у меня ушиб большеберцовой кости?
В первые несколько дней после прямого удара по большеберцовой кости не следует предпринимать действий, которые увеличивают приток крови к травмированной области. Эти действия включают горячий душ, тепловые массажные движения, массаж, употребление алкоголя и чрезмерную активность.Они могут продлить кровотечение под надкостницей, вызывая дальнейшую боль и более длительное выздоровление.
Могут ли ушибы большеберцовой кости иметь долгосрочные последствия?
Большинство травм от ушибов большеберцовой кости заживают без осложнений в течение нескольких недель с отдыхом и защитой от повторных травм. Боль обычно утихает, и выступающая шишка на голени постепенно исчезает.
Вверху: бег с сопротивлением на месте для укрепления мышц ног под наблюдением специалиста-физиотерапевта MSK.
Чем лечить понос у взрослого – причины и лечение в домашних условиях, препараты, народные средства
Сильная диарея у взрослого, что делать?
Общие причины сильной диареи у взрослых
Диарея является одним из симптомов ряда заболеваний, поэтому это проявление не диагностируется отдельно и в основном лечится комплексно. Перед назначением общей схемы лечения врач должен выяснить не только само заболевание, но и причины, которые являются возбудителями.
Понос может надолго «приживаться» в организме взрослого человека и причины, по которой этот симптом невозможно сразу пролечить, сильно отличаются между собой. Обычное пищевое отравление, не имеющее отягощающих последствий, или сбой органов ЖКТ лечатся просто, и в некоторых случаях для полноценного восстановления достаточно придерживаться щадящей диеты. Самыми распространенными причинами проявления диареи является:
- Простуды и другие заболевания (органов ЖКТ, инфекционные).
- Сбои в работе ЦНС, последствие глубокого стресса.
- Отравления токсическими веществами и продуктами питания.
Иногда причиной появления длительной диареи является комплексное воздействие одновременно нескольких факторов.
Определение причин по симптомам
От грамотности диагностирования заболевания зависит правильность его лечения в целом и всех сопутствующих симптомов по отдельности, или же, если есть возможность, комплексно производить терапию. Диарея есть своеобразный тип реакции организма, при котором раздражающе реагирует один или несколько органов ЖКТ. Важным фактором является выяснение обстоятельств, спровоцировавших расстройство желудка, специалисты выделяют основные:
В некоторых случаях требуется обращать внимание на формат каловых масс, это поможет установить точный диагноз при определении природы заболевания и причины, которые их спровоцировали.
Сильный понос водой
Сильный понос водой, особенно если процесс дефекации повторяется часто (по 2-3 раза за час) грозит организму быстрым обезвоживанием. Если диарея появилась внезапно, первое время никаких действий для лечения симптома делать не нужно: таким образом, организм пытается избавиться от токсических веществ.
Если понос длится более 48 часов и при этом испражнения практически не имеют каловых масс, и по своей сути являются водой со слизью, необходимо немедленно обратится за помощью в медицинское учреждение. Спровоцировать такое явление может несколько факторов:
- Антисанитарные условия.
- Отсутствие предметов личной гигиены, нарушение ее правил.
- Отравление пищевыми продуктами (несоблюдение технологий приготовления и термической обработки, простроченные строки, нарушение целостности упаковки, некачественное или полное отсутствие обработки поверхности некоторых видов продукции, включая фрукты и овощи проточной водой).
- Химическое (яды, токсины) отравление.
- Дисбактериоз.
- Ротовирусная инфекция.
- Болезни органов ЖКТ, желчного пузыря.
Ситуация с жидким стулом, когда каловые массы на фоне водянистых испражнений практически отсутствуют, усложняется в том случае, если диарея наблюдается длительный период. В этом случае велика опасность развития дегидратации организма, к тому же, вместе со фекальной смесью вымываются жизненно важные для органов ЖКТ электролиты, ферменты и микрофлора, участвующая в процессе пищеварения.
Обильная диарея с температурой
Присутствие при обильном поносе такого серьезного симптома как высокая температура тела требует немедленных действий со стороны медиков: комплексно эти два фактора указывают на быстрое развитие инфекции в человеческом организме. Чаще всего причиной одновременного появления высокой температуры и обильного поноса является инфекция, которая передается воздушно-капельным способом, как результат острого пищевого или токсического отравления.
Провокаторами острой диареи с температурой чаще всего становятся некоторые из продуктов питания:
- Морепродукты и рыба. Причиной отравления является некоторые из способов приготовления (блюда, где продукты присутствуют в сыром виде) неправильная термообработка, просроченные сроки по употреблению, нарушение правил транспортировки и хранения.
- Яйца. Чаще всего отравлением страдают люди, которые любят блюда из сырых яиц, или приготовленных всмятку.
- Мясо. Причина отравления схожая с теми, которые наблюдаются с употреблением рыбы и морепродуктов.
- Вода. Чаще всего это является жидкость, которая не проходит нужное тестирование и очистку.
При правильной обработке и соблюдении норм санитарии, инфекция, которая может иметься в продуктах, погибает практически сразу.
Жидкий стул с рвотой у взрослых
Рвота и жидкий стул, опасные по своим проявлениям симптомы, особенно если они наблюдаются одновременно и сопровождаются температурой. Опасностью проявления являются быстрые темпы обезвоживания и потеря организмом необходимой для нормальной работы микрофлоры, особенно если ситуация не поддается контролю более 2-х суток.
Причиной проявления рвоты и поноса может стать:
- Инфицирование. Дизентерия, кишечный грипп, сальмонеллез или другие инфекции могут при попадании в организм создавать сложнейшие токсические отравления, которые провоцируют тяжелые последствия.
- Заболевания органов ЖКТ, в том числе и те, которые считаются тяжело излечимыми (болезнь Крона).
- Воспалительные процессы, которые проявляются на фоне развития язв и гастритов.
- Химические и пищевые отравления.
Чем опасен обильный водянистый понос?
Диарея относится к заболеваниям, которые чаще проявляются с наступлением жары, периода года, когда активность вирусов и бактерий увеличивается многократно. Паразиты и некоторые виды гельминтов при попадании создают в организме токсические соединения, именно эти микроорганизмы становятся причиной развития воспалительных процессов на участках органов ЖКТ. Некоторые изменения, происходящие в этот момент, могут иметь для организма серьезные негативные последствия.
Обезвоживание
Обезвоживание является одним из серьезнейших факторов, который может не только нарушить работу внутренних органов, но и стать причиной серьезных видоизменений. В случае если не принять меры по предупреждению обезвоживания, и не следить за восстановлением нужного водного баланса человек может полностью ослабеть и впоследствии умереть. Обезвоживание проявляется следующим образом:
- Снижается количество мочи, ее цвет изменяется из светло-желтого в коричневый.
- Появляется слабость и головокружение.
- Падение АД.
- Появляется состояние сонливости, переходящее в потерю сознанию.
Не лечение дизентерии, тифа и других инфекционных заболеваниях, при которых понос и жидкий стул является одним из ведущих симптомов, может привести к развитию тяжелой формы обезвоживания, что в свою очередь создает опасность летального исхода.
Дисбактериоз
Дисбактериоз являет собой состояние, при котором имеются нарушения микрофлоры органов ЖКТ, напрямую связанных с работой пищеварения. При диарее из организма вместе с жидкостью вымывается часть полезной микрофлоры. Для восстановления микрофлоры самостоятельно организму требуется время, иногда, при особенно сложных случаях период может отличаться длительностью.
При первых признаках обезвоживания и дисбактериоза специалисты назначают виды лечения, которые помогают поддерживать организм в норме. В качестве восстанавливающих веществ, в свободной продаже имеется ряд продуктов, содержащие полезные для организма ферменты и микроорганизмы, с помощью которых выравнивается баланс.
Когда обращаться к врачу?
Специалисты не советуют принимать лекарственные препараты при поносе в первый день. Объясняется это физиологическое проявление тем, что таким образом организм своеобразно пытается ликвидировать последствия отравлений и сбоев работы органов ЖКТ, старается вывести токсины естественным путем. Если же понос длится более двух дней, и при этом состояние пациента не ухудшается, нужно идти в поликлинику. Какие из проявлений в дополнение к диарее являются поводом к тому, чтобы обратиться за помощью к специалистам:
- Если диарея наблюдается у маленьких детей или у людей преклонного возраста.
- Если при поносе наблюдается длительный период повышенная температура, которая не спадает (+380С) даже после того, как начался прием медикаментозных препаратов.
- При появлении аллергической, или психосоматической реакции возникшей на фоне приема лекарственных препаратов при лечении диареи.
- Если присутствуют постоянные боли в области желудка.
- Если диарея наблюдается комплексно при наличии других опасных симптомах: рвота, присутствие крови в рвотных и каловых массах, резкое ухудшение общего состояния.
- Если наблюдаются признаки сильного обезвоживания.
Что делать?
Понос, не являясь самостоятельным заболеванием, и относится к категории симптомов, которые при длительном проявлении нужно лечить комплексно (если выявлена причина), или же если заболевание на ранней стадии не удалось диагностировать, самостоятельно.
Используя медикаментозные вещества, или народные средства, нужно выбирать такие, которые помогут не только вылечить симптом, но и уберечь организм от негативных последствий диареи (дисбаланс, обезвоживание). Если диарея появилась на фоне других, не мене сложных по проявлению симптомах, необходимо выполнить ряд мероприятий по неотложной медицинской помощи:
- Если причину удалось выяснить до приезда специалистов начать проводить комплекс действий, который поможет вывести часть токсинов из организма: сделать промывание с помощью солевого раствора или разведенной в воде марганцовкой.
- В дополнение к лечению нельзя забывать о восстановлении водного баланса, поэтому пациент должен употреблять как можно больше жидкости.
- Организовать правильное питание.
- Начать прием медикаментозных (народных) средств, которые помогут ослабить диарею и уменьшить количество походов в туалет.
Рекомендации по питьевому режиму
Понос, особенно если он частый, коварный своими последствиями симптом и обезвоживание является одним из негативных побочных особенностей, которое может причинить серьезный вред здоровью.
Чтобы организм не испытывал дефицита жидкости, важно придерживаться на момент проявления диареи питьевого режима. В список разрешенных жидкостей вошли:
- Любая качественная вода без газа.
- Фруктовые и овощные соки.
- Компоты из фруктов и сухофруктов.
- Несильно заваренный черный чай.
- Травяные настои.
На период диареи кисло-молочные напитки исключаются из меню, эта продукция подключается после того, как понос полностью исчезнет и делается это в первую очередь для восстановления микрофлоры организма.
Советы по питанию
Важным моментом при лечении диареи и восстановления организма после ее последствий является организация диетического питания. Из разрешенных продуктов, которые по своим свойствам ускорят выздоровление после перенесенных отравлений и других проявлений, спровоцировавшие появление диареи народная и традиционная медицина советуют обратить внимание на следующие.
- Галетное печенье, сухари из любого сорта хлебобулочных продуктов.
- Омлет, приготовленный на пару.
- Разваренные каши: гречка, рис, овсянка.
- Блюда с минимальным количеством жира (растительного или животного происхождения).
- Запеченные фрукты и овощи.
Для малышей в период острого проявления диареи можно давать овощные пюре, рисовый отвар, блюда, приготовленные на воде.
Чем лечить?
При необходимости, если специалисты определили причину появления поноса в случае, когда симптом беспокоит более 2-х дней, назначается лечение, как комплексного воздействия, так и отдельно, с целью возобновления нормального функционирования органов ЖКТ. Для лечения диареи можно использовать вещества, взятыми и приготовленными по рецептам народной медицины, или приобретенные в любой аптеке.
Медикаментозные препараты
Не являясь отдельным заболеванием, понос как симптом может стать причиной многих негативных явлений, поэтому в ряде случаев медики настаивают в первую очередь разобраться именно с ним. Из медикаментозных веществ, которые можно купить готовыми следует точно определиться по группам веществ и их лечащим свойствам, это поможет сделать врач, изучивший природу появления диареи.
- Пробиотики. Принимаются на фоне дисбактериоза после перенесенных заболеваний или как следствие приема антибиотиков. Бификол, Бифидобактерин, Бифиформ, Аципол, Линекс, Хилак Форте, Ацилакт.
- Угнетающие работу перистальтики. Лофтатил, Суприлол, Лоперамид и его разновидности — ШТАДА и Веро, Энтеробене.
- Противомикробные (антибиотики). Фуразолидон, Энтерол, Фталазол, Альфа нормикс, Интетрикс.
- Энтеросорбенты. Полифепан, Фильтрум СТИ, Гастролит, уголь активированный, Полисорб, Смекта, Энтеросгель.
Сильное народное средство
Для устранения диареи не прибегая к использованию медикаментозных веществ, можно обратиться к народным целителям. Имеется немало рецептов, которые отличаясь отсутствием побочных эффектом, обладают превосходными мощными лечебными свойствами.
- Кора дуба. Требуется заварить собранную ранее и просушенную правильным образом кору, залив ее кипятком, средство является хорошим противомикробным и вяжущим веществом. 1 ст. л. заливают 0,5 л кипятка и настаивают 3-4 часа, после чего, настойку употребляют по 100 мл за раз в течение суток.
- Клюква. Ягоду заваривают вместе с листьями (2 ст. л. на стакан кипятка) и настаивают 30 минут, после чего употребляют как напиток за два раза, с промежутком в 2 часа.
- Картофельный крахмал. 1 ч. л. растворяется стаканом воды и выпивается.
- Настойка полыни. Вещество принимают по одной чайной ложке 3-4 раза в день.
- Зверобой. 1 ст. л. травы заливается стаканом кипятка, настаивается час-полтора, и выпивается за два раза.
- Гранат. Кожицу фрукта высушивают и измельчают, после чего ее можно употреблять в виде настойки (на 1 ч. л. порошка из корок граната заливают 1 л кипятка).
- Черника, черемуха. Высушенные плоды заливают кипятком (на 1 ст. л. стакан воды) и выпивается как чай.
Меры профилактики
Чтобы исключить внезапность появления диареи, если это не связанно с заболеванием органов ЖКТ или любым из химических отравлений, важно придерживаться основных профилактических мер.
- Правильный подбор продуктов питания.
- Соблюдение норм санитарии в помещениях, где храниться и готовить пища.
- Обеспечение проветривания и влажной уборки помещений.
- Соблюдение норм личной гигиены.
- Обработка продуктов перед употреблением.
- Соблюдение правил гигиены в общественных местах.
Похожие статьи:
Диета при диарее у взрослого
Зеленый понос у взрослого
Таблетки от поноса у взрослых
Стул у взрослого
Синдром старческого кишечника
- < Назад
- Вперёд >
ponos-x.com
Диарея (понос)- все причины, острая, хроническая, домашние средства, лечение
В медицине термин диарея, или как ее называют в быту понос, означает частое или однократное опорожнение кишечника с выделением жидких каловых масс.
 Причины этого расстройства настолько разнообразны, что практически каждый человек хоть однажды может пострадать от него. В медицине различают 4 типа диареи, отличающиеся механизмом развития этого недуга. В зависимости от причин, вызывающих понос, диарея бывает острой и хронической.
Причины этого расстройства настолько разнообразны, что практически каждый человек хоть однажды может пострадать от него. В медицине различают 4 типа диареи, отличающиеся механизмом развития этого недуга. В зависимости от причин, вызывающих понос, диарея бывает острой и хронической.
О диарее во время беременности читайте в этой статье.
Острая форма
Диарея (понос) называется острой, когда дефекация происходит чаще двух раз в день, стул жидкий и она продолжается не более 2-3 недель. При этом в истории болезни отсутствует повторяемость таких явлений.
Причины острой диареи
Существует огромное количество факторов, вызывающих диарею. Основными являются следующие:
Инфекционная диарея
Для острой инфекционной диареи характерны следующие симптомы:
- общее недомогание
- лихорадка
- отсутствие аппетита
- рвота.
Среди болезней кишечника, в которых доминирующим признаком является острая диарея являются дизентерия, холера, сальмонеллез, иерсиниоз.
Рвота в основном появляется при пищевых токсикоинфекциях, вызванных стафилококками. Для больных сальмонеллезом и дизентерией не характерно ее появление.
Наиболее распространенными возбудителями острой диареи являются норовирус и ротавирусная инфекции. Они заразны и передаются как от человека к человеку, так и через предметы быта, грязные продукты.
Одноклеточные и многоклеточные кишечные паразиты могут также привести к диарее. Одноклеточные живые существа называются в зоологии простейшими. К ним относятся, например, амебы или лямблии. Другими кишечными паразитами, которые вызывают понос, являются глисты.
Если в жидком стуле появляется кровь, это может указывать на повреждение слизистой оболочки кишечника патогенными микробами типа шигелл, Campylobacter jejuni, эшерихии коли с энтеропатогенными свойствами. Следует иметь в виду возможность венерического заболевания прямой кишки.
Острая кровавая диарея может быть первым проявлением язвенного колита и болезни Крона. При этом возникают сильные боли в животе и тяжелое клиническое состояние.
Диарея от антибиотиков
Понос при приеме антибиотиков вызывается нарушением бактериальной флоры кишечника. Как правило, он не ухудшает общего состояния человека и прекращается после отмены лекарств. Однако иногда при антибактериальной терапии может развиться псевдомембранозный колит, который характеризуется внезапным сильным водянистым поносом с высокой температурой, возможно появление крови в кале.
Диарея путешественников
Чаще всего диарея путешественников выявляется у лиц, посещающих страны с неблагоприятной эпидемиологической обстановкой.
Заболевание обусловлено употреблением загрязненных фекалиями пищи и воды. Возбудителями чаще всего являются эшерихия коли, энтеровирусы, реже — шигеллы, амебы и лямблии.
Заболевание не передается непосредственно от одного человека другому. Источниками заражения являются мясо, яйца, молоко, кулинарные изделия, вода.
Диарея путешественников начинается остро. Сразу проявляются такие симптомы как
- тошнота
- рвота
- урчание
- переливание
- боли в животе
- диарея.
В случае вирусного поражения заболевание сопровождается головной и мышечной болью.
В качестве лечения необходима щадящая диета с исключением, в первую очередь, сырых овощей и фруктов. Следует принять кишечные антисептики. Важно квалифицированно определить дозу препаратов, чтобы не вызвать синдром раздраженного кишечника.
В качестве профилактики необходимо строго соблюдать правила личной гигиены, тщательно мыть продукты, не покупать продукты с рук, не пить сырую воду.
Что делать, если болит живот и понос?
Если понос не сопровождается температурой и заметным ухудшением состояния, то часто достаточно изменить режим питания, выпить травяных вяжущих отваров или принять противодиарейный препарат. Питание и домашние средства от поноса будут описаны в статье далее.
Но важно не пропустить начала серьезного заболевания, поэтому при диарее с высокой температурой или наличием крови в кале необходимы бактериологические исследования стула и ректороманоскопия. Это позволит определить, не является ли причиной поноса дизентерия, язвенный колит или это псевдомембранозный колит, являющийся осложнением при приеме антибактериальных препаратов.
Хроническая форма
Диарея является хронической, если продолжается более 3 недель. Говорят о хронической форме и в случае слишком обильного стула, более 300 г в сутки. Хотя если человек потребляет много растительных волокон, то такая масса может быть в норме.
При хроническом поносе организм постоянно теряет жидкости, электролиты и другие питательные вещества. Поэтому при этом многие люди страдают от недостаточного веса, дефицита витаминов и микроэлементов и связанных с этим осложнений. Очень важно быстро найти причину диареи и начать лечение. Особенно важно быстро поставить диагноз у детей, так как хронический понос у детей может вызвать отставание в развитии.
Причины
В основном причинами хронического поноса являются не только заболевания желудочно-кишечного тракта, но и ряд других факторов.
Основные причины:
- злоупотребление слабительными средствами
- системные заболевания
- хирургические вмешательства
- хронический алкоголизм
- глисты и паразиты
- заболевания ЖКТ
- опухоли.
Системные заболевания и диарея
Поносы сопровождают такие заболевания как диабет, эндокринные нарушения, склеродермия. Это связано с нарушением моторной функции тонкой кишки. Иногда понос является первым ярко проявившемся признаком этих заболеваний. Поэтому важно поставить точный диагноз. Например, при гипертериозе основным проявлением болезни на первых этапах также могут быть длительные поносы, при этом основные признаки заболевания (постоянное ощущение жара, раздражительность или потеря массы тела при хорошем аппетите) могут отступить на второй план и не учитываться больным.
Хирургические вмешательства
Причиной хронической диареи у больных, перенесших резекцию желудка или кишечника может быть бактериальное обсеменение тонкой кишки и нарушение ее моторной функции.
После удаления поджелудочной железы возникает диарея, как и при хроническом алкоголизме и при частых обострениях хронического панкреатита. Это связано с дефицитом всех ферментов поджелудочной железы.
Заболевания ЖКТ и диарея
Диарея сопровождает болезнь Крона и язвенный колит. Жидкий стул у таких больных обычно обильный, дурно пахнущий, с плавающим жиром. Если ранее были трещина прямой кишки или парапроктит, то возможно предположить болезнь Крона. При этих заболеваниях могут быть такие внекишечные проявления, как артрит или поражения кожи.
Диареей могут сопровождаться и такие заболевания как хронический гастрит желудка, заболевания поджелудочной железы, гепатобилярной системы, эндокринных желез, а также при аллергических реакциях и гипо- и авитоминозах. Причиной могут стать и воспаления дивертикулов при дивертикулезе.
Опухоли и диарея
Опухоли прямой и ободочной кишки также могут проявляться диареей. Отсутствие других причин этого расстройства у старых пациентов и наличие крови в кале подтверждают это предположение.
У больных с карциноидным синдромом заболевание может сопровождаться случаями обильной водной диареи. При достаточно большой опухоли и отсутствии метастазов в печень это может быть единственным симптомом заболевания.
Обследование
При хронической диарее необходимо провести обследование для определения степени обезвоженности организма и выявления связи с системными заболеваниями. Причем необходима как комплексная диагностика органов, так и макро- и микроскопические исследования кала. В современной медицине существуют четкие алгоритмы диагностики при острой и хронической диарее.
Функциональная диарея
Существуют и функциональные расстройства кишечника, которые проявляются хронической диареей без органических и биохимических поражений. Считается, что существенную роль в возникновении функциональной диареи играют наследственность и психоэмоциональные стрессы.
Основные признаки, позволяющие установить функциональную диарею:
- отсутствие диареи в ночное время
- утренний стул (как правило после завтрака)
- сильные неконтролируемые позывы на дефекацию.
Итак, основным отличительным признаком этого расстройства является четкая зависимость ритма дефекации от времени суток. Как правило это неоднократное опорожнение в утренние часы или в первой половине дня. При этом при первом стуле кал может быть более плотным и объемным, потом уменьшается его объем и он становится жидким. Нередко акт дефекации сопровождается ощущением неполного опорожнения кишечника.
Диагноз ставится методом исключения других причин, вызывающих диарею. Именно такой вид диареи характерен для синдрома раздраженного кишечника.
Когда следует обратиться к врачу?
Если диарея не сопровождается значительным ухудшением общего состояния организма, то можно обойтись домашними средствами. Однако в некоторых случаях обращение к врачу обязательно:
- диарея у детей до 12 лет и пожилых людей старше 75 лет
- диарея во время беременности
- диарея у людей с ослабленной иммунной системой
- диарея как побочный эффект или непереносимость лекарств
- лихорадка
- кровавый понос
- жалобы в течение трех месяцев после поездки за границу
- если диарея продолжается более трех дней.
Диета
При заболеваниях кишечника, сопровождающихся поносами, необходимо соблюдать режим питания, который будет способствовать торможению перистальтики, уменьшению секреции воды и электролитов в просвет кишки.
Перистальтика обычно заботится о том, чтобы пища, попадающая в кишечник продвигалась вперед и переваривалась по мере продвижения. Во время процесса пищеварения из пищи изымается все больше и больше воды, и стул приобретает нормальную плотную консистенцию. При диарее кишечник часто „гиперактивный“ – он сокращается слишком много, чтобы быстрее вывести болезнетворные бактерии, вирусы или токсины из организма. При этом и пищевой ком проходит слишком быстро, вода не успевает всасываться, и в кишечнике остается слишком много воды. Это является причиной водянистого поноса. Кроме того, при этом не успевают всасываться питательные вещества из пищи.
 Для восстановления перистальтики в первую очередь необходима механически и химически щадящая пища. Этим требованиям отвечает диета № 4б. Ее назначают в период обострения.
Для восстановления перистальтики в первую очередь необходима механически и химически щадящая пища. Этим требованиям отвечает диета № 4б. Ее назначают в период обострения.
Когда острый период заканчивается, назначается диета № 4в. Эта диета аналогична № 4б, но все продукты даются в неизмельченном виде. При этой диете допускается запекание продуктов в духовке. Дополнительно разрешаются спелые помидоры, салат со сметаной, сладкие ягоды и фрукты в сыром виде.
Как избавиться от поноса в домашних условиях?
Для восстановления перистальтики можно принять пробиотики или медицинский уголь. При большой потере воды, если нет аптечных средств для удержания жидкости в организме, можно выпить подсоленную воду.
Соблюдение простых правил поможет нормализовать стул.
- К проверенным средствам от поноса относятся мелко протертые с кожурой, сырые яблоки. Содержащийся в них пектин связывает воду и токсины в кишечнике.
- Морковный суп: при варке моркови разрушаются клеточные структуры и появляются инградиенты, предотвращающие попадание кишечных бактерий на слизистую кишки. Кроме того, соль в супе и морковь содержат важные минеральные вещества. Помочь может и морковный сок и тертая сырая морковь.
- Бананы являются особенно ценным домашним средством против диареи – они как и яблоки содержат пектин. Кроме того, они обеспечивают организм минеральными веществами такими, например, как калий и магний. Бананы перед едой необходимо тщательно размять.
- Черный или зеленый чай: при заваривании более 3 минут в чае появляется достаточное количество дубильных веществ, которые оказывают успокаивающее действие на кишечник.
- Нежирный прозрачный бульон или отвар: возвращает организму энергию и минеральные вещества. Можно в нем сварить до мягкости небольшое количество макарон, риса или картошки. Пить бульон необходимо маленькими глотками.
- Отвары трав и сушеных ягод: от 2 до 3 чайных ложек сушеной черники, ромашки, листьев ежевики или семян укропа залить четвертью литра кипятка и довести до кипения. Они помогают защитить слизистую кишечника от патогенов.
- Кроме того, жидкости выравнивают гидробаланс.
- Лучше всего подходят негазированная вода и травяные чаи. Охлажденные напитки плохо переносятся кишечником. Жидкость должна быть, по крайней мере, комнатной температуры. Но особенно благотворно влияет на желудок и кишечник теплый чай.
При диарее очень важно много пить
Что нельзя есть при поносе?
Существует список продуктов, которые не рекомендуется есть при поносе:
- сырые овощи (кроме моркови)
- продукты, вызывающие газообразование, например, лук, фасоль, лук-порей, капуста
- жирные колбасы, например, салями
- жиры, жирные молочные продукты
- жареные блюда
- продукты, содержащие кислоты, например, плоды цитрусовых, уксус
- кофе
- алкоголь.
Часто после ответа на вопрос: „Что едят при поносе?“, следует вопрос: « Когда можно поесть нормально?».
После устранения инфекции, можно постепенно переходить на свой привычный рацион, как только кишечник не создает больше никаких проблем (понос, тошнота и рвота).
При хронической диарее, вызванной алиментарными заболеваниями, диета соблюдается в долгосрочной перспективе. Это касается, например, целиакии, непереносимости лактозы или фруктозы.
ogivote.ru
Понос водой у взрослого — что вызывает заболевание кишечника, какие таблетки принимать
Понос с водой (или диарея) может сигнализировать о серьезных проблемах в организме у взрослого человека, поэтому важно знать причины возникновения данного симптома. Давайте разберемся, какие действия необходимо предпринять в такой ситуации.
Статьи по темеОт чего бывает понос водой
Среди причин, которые вызывают понос водой у взрослого человека, некоторые зависят от действий самого пострадавшего. При соблюдении правил гигиены можно избежать неприятных последствий. Поводом для других являются особенности организма. Вот основные факторы, при которых может возникать диарея:
- некачественная вода;
- немытые фрукты, овощи;
- употребление несовместимых продуктов;
- отравление ядами;
- аллергия на продукты;
- реакция на прием лекарственных средств;
- беременность у женщин;
- отравление некачественной пищей.


Отдельно следует сказать о поносе с водой, вызванном заболеваниями. Ситуация требует обращения к доктору. Причинами в таких случаях являются:
- ротавирусные инфекции;
- дисбактериоз;
- бактериальные инфекции;
- неправильное переваривание пищи;
- кишечные кровотечения;
- непроходимость желчного пузыря;
- хронические заболевания – колит, энтерит;
- вирусные инфекции;
- заболевания кишечника;
- пищевые интоксикации;
- инфекционные заболевания ЖКТ.
Чем опасен водянистый стул у взрослого
Сильный понос водой у взрослого человека может иметь очень серьезные последствия. Поскольку в этой ситуации происходит огромная потеря жидкости в тканях и органах, это может вызвать обезвоживание всего организма. Вследствие этого процесса:
- сгущается кровь;
- образуются тромбы;
- нарушаются обменные процессы;
- происходит водно-солевой дисбаланс;
- возможны инсульт, летальный исход.
Если жидкий стул водой у взрослого сопровождается болями в животе, это может сигнализировать о заболеваниях печени, поджелудочной железы. О серьезных проблемах говорит изменение цвета стула больного:
- Черный – сигнал о кишечном кровотечении. Требуется вызывать неотложную помощь.
- Белый может являться признаком непроходимости желчного пузыря из-за камня или новообразования.


Что делать при поносе – чем лечить диарею у взрослых
При появлении поноса с водой у взрослого нужно обратить внимание на длительность процесса и дополнительные симптомы. Посетите доктора, чтобы уточнить диагноз и получить рекомендации по лечению, если у вас:
- возникло подозрение на пищевое отравление;
- повышается температура;
- наблюдаются частые (более 6 раз в течение дня) позывы в туалет;
- появились резкие боли в животе;
- понос продолжается более суток.
Чем лечить понос у взрослого? Сначала остановите обезвоживание организма, для чего следует организовать для больного обильное питье. Эффективными в этой ситуации будут:
- соблюдение диеты – исключение вредных продуктов, изменение технологии приготовления;
- прием лекарственных препаратов по назначению врача;
- использование рецептов народной медицины.
Обильное питье
Как лечить понос у взрослого? Начинать следует с воссоздания водно-солевого равновесия. Поскольку все органы человека на 90% состоят из воды, ее дефицит может вызвать большие проблемы в работе организма. Опасно такое состояние для людей пожилого возраста. При поносе водой у взрослого рекомендуют принимать в большом количестве:
- минералку без газа;
- Регидрон, Оралит, разведенные в воде;
- отвар шиповника;
- чай с лимоном;
- двухдневный кефир;
- слабые бульоны.


Соблюдение диеты
Чтобы вылечить понос с водой, необходимо соблюдать диету. Важную роль при этом играет технология приготовления пищи. Необходимо полностью исключить процесс жарки, заменив его запеканием, готовкой на пару, отвариванием. Нужно исключить из рациона такие продукты питания:
- газированные напитки;
- мучную пищу;
- сладости;
- жирную пищу;
- консервы;
- маринованные заготовки;
- молоко;
- свежие фрукты, овощи;
- алкоголь.
Чтобы быстрее поправиться, нужно включить в меню блюда, помогающие избавиться от поноса. Соблюдайте диету постоянно, пока не достигнете полного выздоровления. Водянистый понос у взрослого можно остановить, если отдать предпочтение таким продуктам:
- запеченным овощам;
- кашам на воде;
- сухофруктам;
- нежирному мясу;
- отварной рыбе;
- сухарикам;
- киселю;
- кисломолочным напиткам.


Лекарственные препараты
Как вылечить диарею у взрослых, если народным рецептам вы не доверяете? Эффективно применение лекарственных препаратов, но важно знать причину появления поноса. Только врач после обследования назначит вам необходимые таблетки.
- спазмолитики – Но-шпа;
- противомикробные, сульфаниламидные препараты (при инфекционной диарее) – Фталазол;
- антибиотики – Тетрациклин;
- энтеросорбенты, выводящие токсины, – Смекта, Активированный уголь;
- противогрибковые – Интетрикс;
- антибактериальные (при пищевых интоксикациях) – Фуразолидон.
При поносе с водой помогает такой ряд препаратов:
- противомикробные (при инфекциях ЖКТ) – Энтерофурил, Экофурил;
- пробиотики (при дисбактериозе) – Линекс;
- замедляющие перистальтику кишечника – Имодиум;
- устраняющие вздутие, газообразование – Симетикон;
- растения, оказывающие вяжущее действие – корневища кровохлебки, плоды черемухи, черники.
Узнайте подробнее, какие таблетки от поноса можно приобрести в аптеке при необходимости.
Народные средства
Помощь при поносе водой могут оказать народные средства. Эффективно применение рисового отвара, который пьют в течение четырех часов через каждые 30 минут. Поможет остановить диарею у взрослого имбирный чай, где вместо заварки используют чайную ложку молотого корня растения. Пьют по ложке с интервалом полчаса. Хорошо помогают гранатовые корки. Их настой пьют трижды в день по ложке. Для приготовления:
- Измельчите кожуру одного плода.
- Добавьте стакан воды.
- 15 минут выдержите на водяной бане.
Видео: симптомы и лечение при диарее у взрослых
 Понос
Понос
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям: Комментарии для сайта Cacklesovets.net
Диарея у взрослого: лечение и рацион
Диарея у взрослого, лечение, профилактика, симптомы… Прежде чем начинать говорить об этом, давайте определимся с тем, что она собой представляет. В первую очередь необходимо подчеркнуть, что в подавляющем большинстве случаев понос является не заболеванием, а лишь одним из его симптомов. Таким образом, лечение будет зависеть от диагноза. Например, тяжелая дизентерия требует приема антибиотиков, а болезнь Крона невозможно излечить без глюкокортикостероидов. Однако, чем бы ни была спровоцирована диарея у взрослого, лечение ее должно сопровождаться соблюдением определенной диеты.

Рацион пациента
Всем известно о том, что определенные продукты могут сделать стул более густым и вязким, то есть оказывают вяжущее действие. Другие, наоборот, разжижают экскременты, стимулируя выработку слизи. Чтобы не усугублять и без того тяжелое состояние, во время приступов диареи специалисты советуют исключить из рациона все пряности, а также сырые фрукты и овощи (в особенности свеклу, сливу, чернослив, инжир и абрикосы). Что показано при диагнозе диарея у взрослого? Лечение должно обязательно включать в себя крепкий черный чай, каши, не раздражающие слизистую, кисель, отвар черемухи, сухари. Если врач установил, что понос у вас спровоцирован энтеропатией, то вам рекомендуется строгое соблюдение элиминационной диеты. Откажитесь от продуктов, которые ваш нежный желудок не может переварить, и вы навсегда забудете о диарее.

Жидкость
Причины диареи у взрослых, как уже отмечалось выше, могут быть самыми различными. Однако в чем бы они ни заключались, вы в любом случае теряете очень много жидкости. Закономерно, что эту нехватку нужно восполнять, чтобы не началось обезвоживание. Поскольку организм вместе с жидкостью лишается необходимых микроэлементов, лучше не пить обычную воду, а добавлять в нее немного соли и соды (примерно чайную ложку на литр). Отлично помогают также апельсиновый сок и отвар кураги.
Сорбенты
Стоит отметить, что это довольно серьезный удар по организму – диарея у взрослого. Лечение заболевания может основываться на приеме сорбентов, то есть активированного угля, солей висмута (они способствуют уплотнению кала), смекты (в течение суток можно выпивать по три-четыре пакетика) и аттапульгита (он выпускается в таблетках и продается в любой аптеке; принимать можно до десяти таблеток в день). Сорбенты полезны тем, что успешно выводят из кишечника жидкость, а вместе с ней бактерии и токсины. Понос и метеоризм довольно быстро пройдут.

Кишечная секреция
Чем лечить диарею у взрослых? От поноса хорошо помогают противовоспалительные средства. Они пропиваются курсами, но следует помнить о том, что в лечении будет смысл только в том случае, если начать его в первый же день болезни. Если вы по каким-то причинам не желаете принимать лекарства, можно прибегнуть к фитотерапии. Отвары черемухи, ромашки и коры дуба значительно снижают кишечную секрецию. Кроме того, при нарушениях пищеварения показаны ферменты и пробиотики – они восстанавливают травмированную микрофлору.
В заключение нужно сказать о том, что чаще всего понос вызывается обычным отравлением и проходит довольно быстро. Если же диарея мучает вас постоянно, то необходимо посетить специалиста и пройти полное обследование.
fb.ru


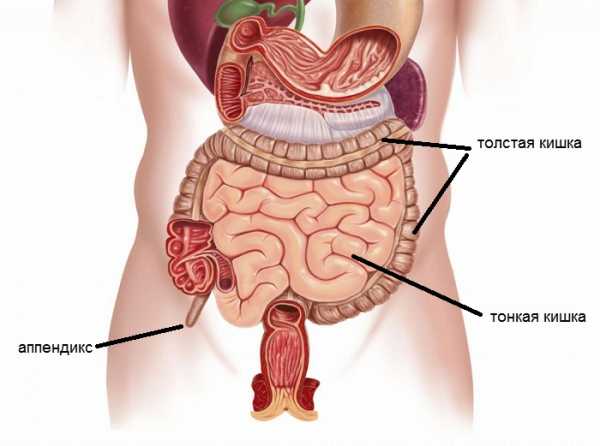


 Или появилась одышка, кашель с кровью. Это говорит о возможном повреждении спинного мозга или ушибе лёгкого.
Или появилась одышка, кашель с кровью. Это говорит о возможном повреждении спинного мозга или ушибе лёгкого. Если речь о суставе, поменьше им двигайте.
Если речь о суставе, поменьше им двигайте. Ткани, поддерживающие нижележащие кровеносные сосуды, стали более хрупкими.
Ткани, поддерживающие нижележащие кровеносные сосуды, стали более хрупкими.

 Оберните пакет со льдом полотенцем.
Оберните пакет со льдом полотенцем.
 Самая распространенная сломанная кость в ноге — большеберцовая кость. Голень — самая большая кость в нижней части ноги. Дети с переломом не могут держать вес и ходить.
Самая распространенная сломанная кость в ноге — большеберцовая кость. Голень — самая большая кость в нижней части ноги. Дети с переломом не могут держать вес и ходить.
 Причина: снимает боль и помогает остановить кровотечение. Осторожно: Избегайте обморожений.
Причина: снимает боль и помогает остановить кровотечение. Осторожно: Избегайте обморожений.
 Делайте это в течение 10 минут или до остановки кровотечения.
Делайте это в течение 10 минут или до остановки кровотечения. Обратитесь к своему врачу за инструкциями, и он / она может попросить вас прийти в офис.
Обратитесь к своему врачу за инструкциями, и он / она может попросить вас прийти в офис.