Остеохондроз грудного отдела
Почему грудной остеохондроз называют «хамелеоном»?
Грудной отдел позвоночника имеет особенность — к нему присоединяются рёбра. Благодаря этому он менее подвижен, чем шея и поясница. Следовательно, остеохондроз в грудном отделе развивается реже, по принципу: «меньше подвижность — меньше износ». Но реже развивается — это не значит легче протекает. И это действительно так. Ведь, кроме всего прочего, остеохондроз грудного отдела доставляет человеку массу волнений и тревог. Речь идёт о болях в груди. Поскольку болевая зона грудного отдела позвоночника совпадает с зоной сердца, симптомы остеохондроза грудного отдела часто путают со стенокардией или инфарктом миокарда. Недаром про грудной остеохондроз говорят, что это — «хамелеон». Ведь он может притвориться не только болезнью сердца, но и болезнью лёгких, печени, желудка, желчного пузыря или поджелудочной железы. И тут никак нельзя ошибиться и проглядеть инфаркт или другое серьёзное заболевание, например, патологию молочных желёз у женщин.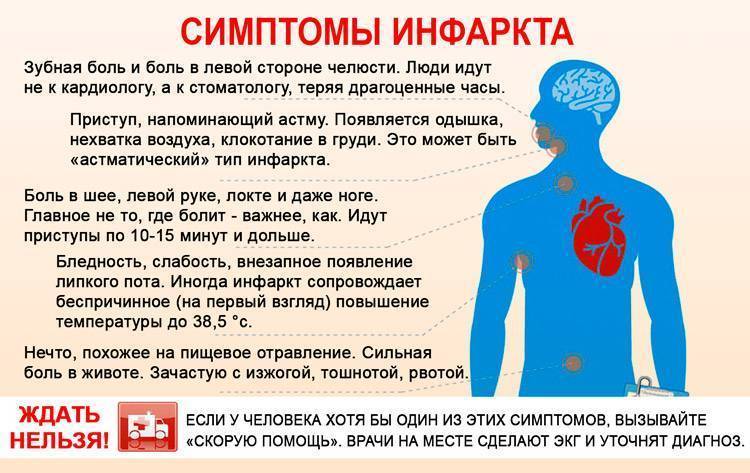
Очень важно найти опытного и знающего врача.
Симптомы остеохондроза грудного отдела принято делить на две категории — корешковые и рефлекторные.
Корешковые симптомы остеохондроза грудного отдела
Возникают из-за воздействия на нервы, выходящие из позвоночника.
Спинномозговые нервы
Из позвоночника выходит множество нервов. Они называются спинномозговые нервы. Каждый такой нерв постепенно разветвляется и следует в определённую область тела с чётко обозначенными границами. Такая область называется зоной сегментарной иннервации. Каждый позвонок, диск, нерв и зона имеют нумерацию, строго соответствующую друг другу.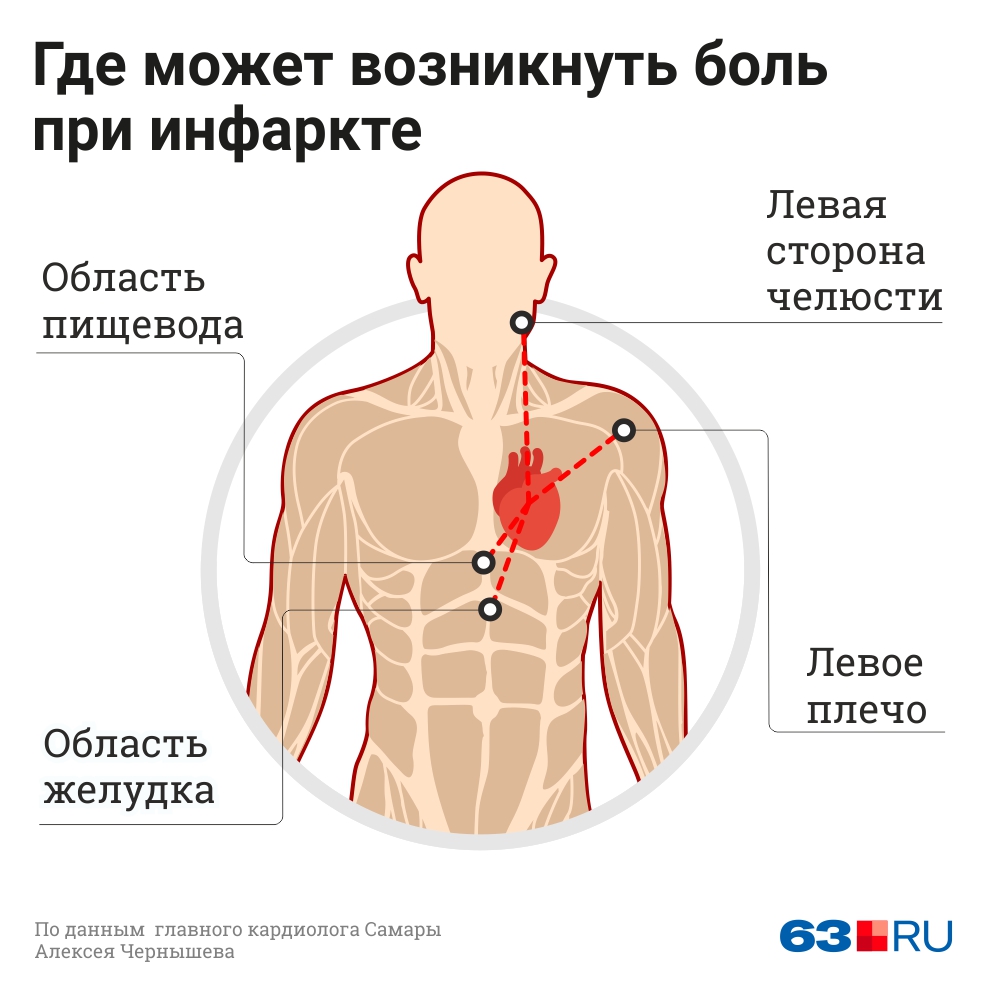 Если нерв подвергнется воздействию, то симптомы проявятся в зоне сегментарной иннервации, соответствующей данному нерву, а не где попало — в произвольном месте.
Если нерв подвергнется воздействию, то симптомы проявятся в зоне сегментарной иннервации, соответствующей данному нерву, а не где попало — в произвольном месте.
К корешковым симптомам остеохондроза грудного отдела относятся:
- Снижение или выпадение рефлексов;
- Нарушение чувствительности;
- Мышечная слабость;
- Корешковая боль.
Зоны иннервации грудных сегментов
Остеохондроз D1–D2 — вызывает боль в области плеча, ключицы и подмышки.
Остеохондроз D3–D6 — вызывает боль, опоясывающего характера в верхней части грудной клетки. Имитирует боль в сердце, приступ стенокардии. У женщин — служит причиной боли в молочных железах.
Остеохондроз D7–D8 — вызывает опоясывающую боль на уровне солнечного сплетения. Имитирует боли желудка, печени, желчного пузыря или поджелудочной железы. Снижает верхние брюшные рефлексы.
Остеохондроз D9–D10 — вызывает боль в подреберье и верхней части живота. Иногда имитирует так называемый «острый» живот — резкую боль в животе. Снижает средние брюшные рефлексы.
Иногда имитирует так называемый «острый» живот — резкую боль в животе. Снижает средние брюшные рефлексы.
Остеохондроз D11–D12 — вызывает боль в область паха. Имитирует боли при женских заболеваниях, аппендиците, заболеваниях кишечника. Снижает нижние брюшные рефлексы.
Рефлекторные симптомы остеохондроза грудного отдела
В отличие от корешковых, рефлекторные симптомы не имеют чётких границ. Это могут быть: затруднение дыхания, нехватка воздуха, боль при вдохе-выдохе, озноб и «мурашки» на коже, межреберная невралгия, опоясывающие боли в груди. Нередко отмечается диспепсия — ухудшается аппетит, возникает тошнота, изжога, вздутие живота, нарушение стула. Из-за боли нарушается сон, возникают бессонницы и ощущение, что не выспался. Трудно передвигаться, особенно с утра. Нарушается координация движений — это отражается на походке. Общая слабость, разбитость. Нарушения в половой сфере. Раздражительность. Быстрая утомляемость. Возникают разнообразные боли.
Дорсалгия — умеренно выраженная продолжительная боль в спине и грудной клетке с периодами усиления и затухания.
Дорсаго — острый болевой «прострел» в этой области.
- Симптомы остеохондроза грудного отдела зависят от стадии остеохондроза.
- Симптомы остеохондроза грудного отдела усиливаются при ссутуливании или попытках выпрямиться.
- Симптомы остеохондроза грудного отдела чаще проявляются после 35-45 лет.
- Симптомы остеохондроза у женщин проявляются примерно в 3 раза чаще, чем у мужчин.
Вы, конечно, обратили внимание, что корешковые симптомы определены достаточно чётко, а рефлекторные — весьма размыты и неконкретны. А как известно, всё, что не имеет чётких определений, служит удобным прикрытием профессиональной беспомощности. Это касается, в том числе, рефлекторных симптомов и такого излюбленного врачами понятия, как «возрастные изменения». Наверняка многим из вас знакома ситуация, когда врач объяснял проблему «рефлекторными» или «возрастными» процессами. Большинство людей в такие моменты справедливо считают, что врач просто не может разобраться в том, что происходит и пытается завуалировать свою некомпетентность в тумане этих «волшебных слов».
А как известно, всё, что не имеет чётких определений, служит удобным прикрытием профессиональной беспомощности. Это касается, в том числе, рефлекторных симптомов и такого излюбленного врачами понятия, как «возрастные изменения». Наверняка многим из вас знакома ситуация, когда врач объяснял проблему «рефлекторными» или «возрастными» процессами. Большинство людей в такие моменты справедливо считают, что врач просто не может разобраться в том, что происходит и пытается завуалировать свою некомпетентность в тумане этих «волшебных слов».
В своё время была популярной фраза: «У каждой аварии есть имя, фамилия и должность». Вот и у каждой болезни есть свои неповторимые симптомы. И обязанность врача — чётко их знать. И тогда не нужно будет напускать туман и винить во всём остеохондроз грудного отдела. Теперь понимаете, насколько важно найти опытного и знающего доктора. От этого будут зависеть и правильный диагноз, и хорошие результаты лечения.
При выборе клиники главное — попасть к опытному и знающему врачу.
Диагностика грудного остеохондроза — залог правильного лечения
На сегодняшний день существует ряд современных методов аппаратной диагностики остеохондроза. Самые точные из них — МРТ и КТ. Но главным методом по-прежнему остаётся клиническая диагностика — это когда опытный врач сопоставляет данные, минимум, из трёх источников — из жалоб пациента, результатов МРТ и тех симптомов, которые были выявлены им при осмотре. Это позволяет максимально точно поставить диагноз и сформировать эффективную программу индивидуального лечения.
Лечение остеохондроза грудного отдела
Как вы поняли, остеохондроз — это настоящий «клубок» симптомов, распутав который, врач избавит вас от боли и мук. Но вот устранить изменения в позвонках и дисках не представляется возможным. Поэтому слова «лечение остеохондроза» нужно понимать правильно. Если вас интересует устранение боли и других страданий, то да — это вполне возможно. А если вести академическую дискуссию на тему возвращения позвонкам и дискам первозданного вида, «как у новорожденного ребёнка», то нет — прошлого не вернуть.
Не попадитесь на удочку мошенников!
Вернуть позвонкам и дискам первозданный вид — невозможно!
Какой метод лечения считается главным?
Мягкая мануальная терапия — это главный вид лечения остеохондроза грудного отдела. Она как антибиотик при воспалении лёгких — без неё не обойтись. Остальные виды — массаж, медикаменты, физио и ЛФК — являются вспомогательными.
Как действует мягкая мануальная терапия?
Питание дисков напрямую связано с мышцами, окружающими позвоночник. К тому же, сами мышцы спины являются одной из составных причин боли при остеохондрозе грудного отдела. Мягкая мануальная терапия представляет собой специальные методы, позволяющие вернуть мышцам их природную физиологию, устранить спазмы, мышечные зажимы и улучшить питание дисков.
Межпозвонковые диски — это единственная часть тела, которая не имеет сосудов и питается благодаря правильной работе мышц.

Кроме того, проводя лечение с помощью рук, врач мануальный терапевт:
- снимет нагрузку с пораженных позвонков и дисков и правильно ее распределит;
- расслабит мышцы и поможет им вернуться к нормальному состоянию;
Благодаря этому:
- избавит пациента от зажимов;
- улучшит питание дисков;
- восстановит двигательные функции организма;
- нормализует кровообращение.
Мануальное воздействие мобилизует внутренние силы организма и запускает механизмы самовосстановления.
Лечение происходит абсолютно безопасно.
Профилактика остеохондроза грудного отдела
Чтобы избежать рецидивов, создавайте себе удобные условия для сна и работы. Следите за своим весом и правильным питанием. Поддерживайте свою физическую активность. Но главное — нужно не пренебрегать своим здоровьем и не экономить на нём.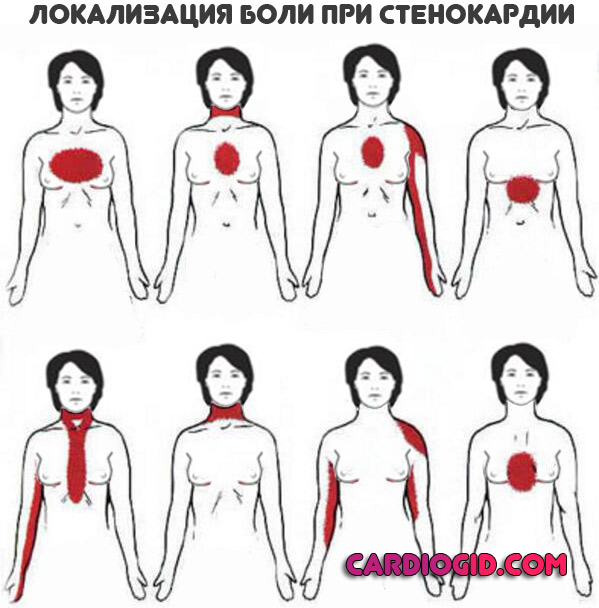 Не пускайте дело на самотёк. После выздоровления старайтесь делать хотя бы по одному поддерживающему сеансу мягкой мануальной терапии один раз в три-шесть месяцев — это снизит факторы риска. Не забывайте, запущенный остеохондроз ведёт к осложнениям — протрузии и грыже диска. Помните: ваше здоровье, в первую очередь, нужно вам!
Не пускайте дело на самотёк. После выздоровления старайтесь делать хотя бы по одному поддерживающему сеансу мягкой мануальной терапии один раз в три-шесть месяцев — это снизит факторы риска. Не забывайте, запущенный остеохондроз ведёт к осложнениям — протрузии и грыже диска. Помните: ваше здоровье, в первую очередь, нужно вам!
Запущенный остеохондроз ведёт к осложнениям — протрузии и грыже диска.
Ишемическая болезнь сердца: симптомы и лечение
Ишемическая болезнь сердца — острое или хроническое поражение миокарда, возникающее вследствие уменьшения или прекращения снабжения сердечной мышцы артериальной кровью, в основе которого лежат патологические процессы в системе коронарных артерий.
ИБС широко распространенное заболевание. Одна из основных причин смертности, временной и стойкой утраты трудоспособности во всем мире. В структуре смертности сердечно-сосудистые заболевания стоят на первом месте, из них на долю ИБС приходится около 40%.
Формы ишемической болезни
Классификация ИБС (МКБ-10; 1992г.)
- Стенокардия
- — Стабильная стенокардия напряжения
- — Нестабльная стенокардия
- Первичный инфаркт миокарда
- Повторный инфаркт миокарда
- Старый (перенесенный ранее) инфаркт миокарда (постинфарктный кардиосклероз)
- Внезапная сердечная (аритмическая) смерть
- Сердечная недостаточность (поражение миокарда вследствие ИБС)
Основной причиной нарушения снабжения миокарда кислородом является несоответствие между коронарным кровотоком и метаболическими потребностями сердечной мышцы. Это может быть следствием:
- — Атеросклероза коронарных артерий с сужением их просвета более, чем на 70%.
- — Спазма неизмененных (малоизмененных) коронарных артерий.
- — Нарушения микроциркуляции в миокарде.

- — Повышения активности свертывающей системы крови (или снижение активности противосвертывающей системы).
Главный этиологический фактор развития ишемической болезни сердца — атеросклероз коронарных артерий. Атеросклероз развивается последовательно, волнообразно и неуклонно. В результате накопления холестерина в стенке артерии формируется атеросклеротическая бляшка. Избыток холестерина приводит к увеличению бляшки в размере, возникают препятствия току крови. В дальнейшем, под воздействием системных неблагоприятных факторов, происходит трансформация бляшки от стабильной до нестабильной (возникают трещины и разрывы). Запускается механизм активации тромбоцитов и образования тромбов на поверхности нестабильной бляшки. Симптомы усугубляютя с ростом атеросклеротической бляшки, постепенно суживающей просвет артерии. Уменьшение площади просвета артерии более чем на 90-95% является критическим, вызывает снижение коронарного кровотока и ухудшение самочувствия даже в покое.
Факторы риска ишемической болезни сердца:
- Пол (мужской)
- Возраст >40-50 лет
- Наследственность
- Курение (10 и более сигарет в день в течение последних 5 лет)
- Гиперлипидемия (общий холестерин плазмы > 240 мг/дл; холестерин ЛПНП > 160 мг/дл)
- Артериальная гипертония
- Сахарный диабет
- Ожирение
- Гиподинамия
Симптомы
Клиническая картина ИБС
Первое описание стенокардии предложил английский врач Уильям Геберден в 1772 году: «…боль в грудной клетке, возникающая во время ходьбы и заставляющая больного остановиться, в особенности во время ходьбы вскоре после еды. Кажется, что эта боль в случае ее продолжения или усиления способна лишить человека жизни; в момент остановки все неприятные ощущения исчезают. После того, как боль продолжает возникать в течение нескольких месяцев, она перестает немедленно проходить при остановке; и в дальнейшем она будет продолжать возникать не только когда человек идет, но и когда лежит…» Обычно симптомы болезни впервые появляются после 50 лет.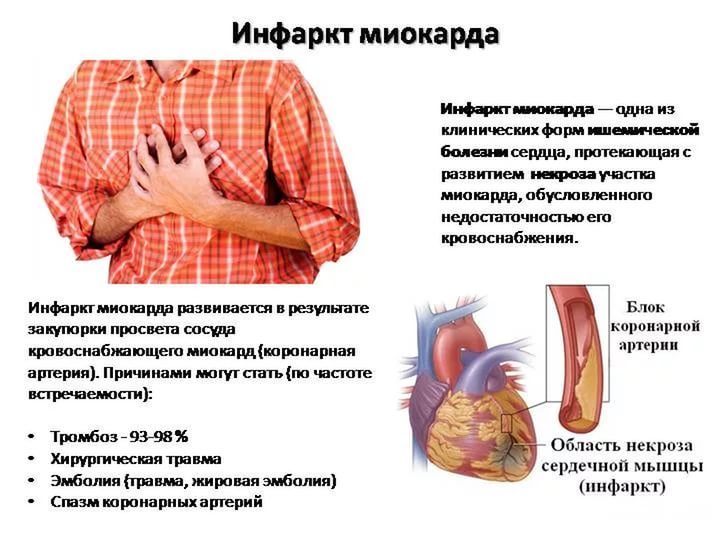 В начале возникают только при физической нагрузке.
В начале возникают только при физической нагрузке.
Классическими проявлениями ишемической болезни сердца являются:
- — Боль за грудиной, часто иррадиирует в нижнюю челюсть, шею, левое плечо, предплечье, кисть, спину.
- — Боль давящая, сжимающая, жгучая, душащая. Интенсивность различная.
- — Провоцируются физическими или эмоциональными факторами. В покое прекращаются самостоятельно.
- — Длится от 30 секунд до 5-15 минут.
- — Быстрый эффект от нитроглицерина.
Лечение ишемической болезни сердца
Лечение направлено на восстановление нормального кровоснабжения миокарда и улучшение качества жизни больных. К сожалению, чисто терапевтические методы лечения не всегда эффективны. Существует множество хирургических методов коррекции, таких как: аорто-коронарное шунтирование, трансмиокардиальная лазерная реваскуляризация миокарда и чрескожные коронарные интервеционные вмешательства (баллонная ангиопластика, стентирование коронарных артерий).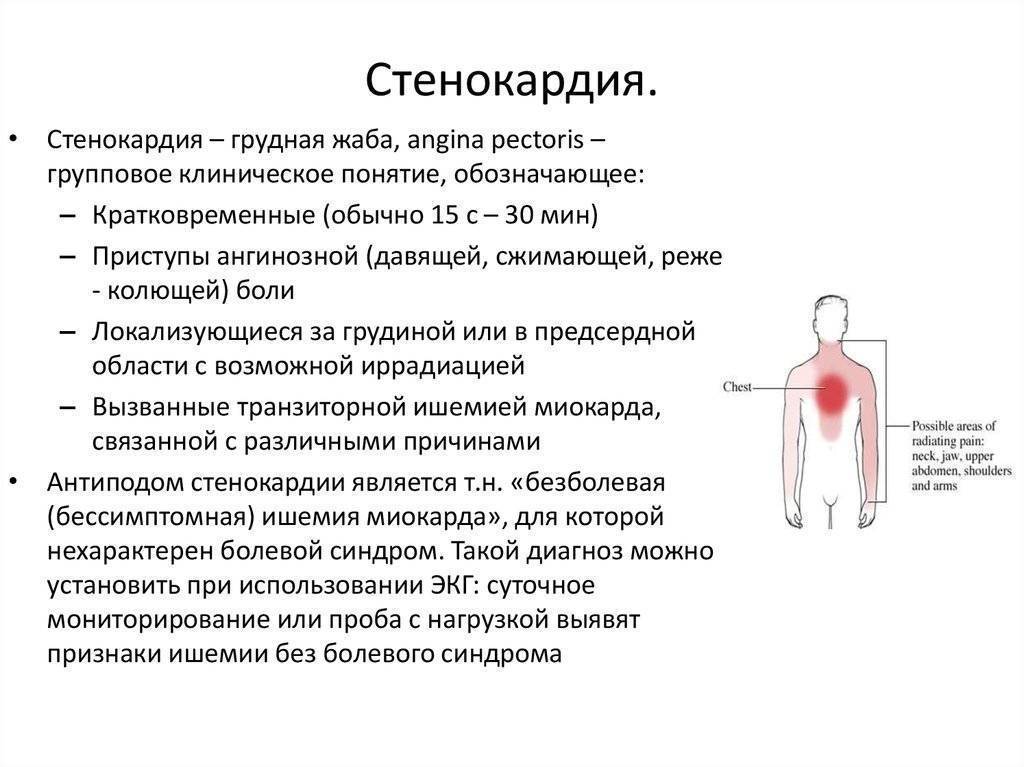
«Золотым стандартом» в диагностике обструктивных поражений коронарных артерий сердца считается селективная коронарография. Применяется для того, чтобы узнать существенное ли сужение сосуда, какие артерии и сколько их поражено, в каком месте и на каком протяжении. В последнее время все большее распространение получила мультиспиральная компьютерная томография (МСКТ) с внутривенным болюсным контрастированием. В отличие, от селективной коронарографии, которая по существу является рентгенохирургическим вмешательством на артериальном русле, и выполняется только в условиях стационара, МСКТ коронарных артерий, как правило, выполняется амбулаторно с помощью внутривенного введения контрастного вещества. Еще одним принципиальным отличием может быть то, что селективная коронарография показывает просвет сосуда, а МСКТ и просвет сосуда, и, собственно, стенку сосуда, в которой локализуется патологический процесс.
В зависимости от изменений в коронарных сосудах, выявленных при коронарографии, могут быть предложены различные методы лечения:
Аортокоронарное шунтирование — отработанная в течение многих лет операция, при которой берут собственный сосуд больного и подшивают к коронарной артерии.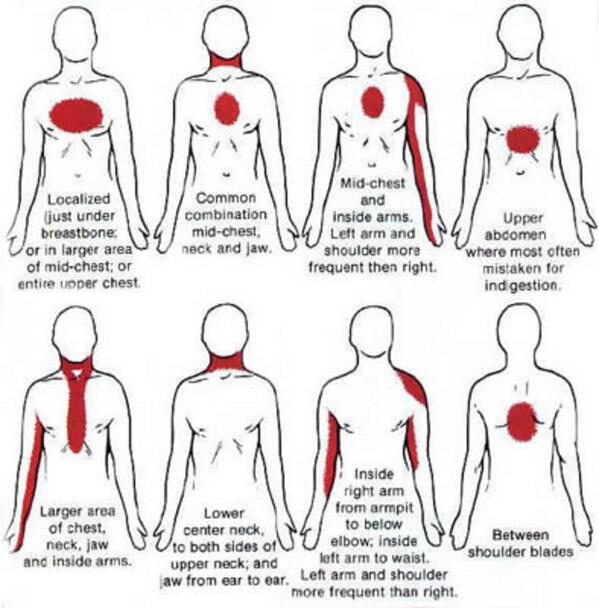 Тем самым, создается путь обхода пораженного участка артерии. Кровь в нормальном объеме поступает в миокард, что приводит к ликвидации ишемии и исчезновению приступов стенокардии. АКШ является методом выбора при ряде патологических состояний, таких как сахарный диабет, поражение ствола, многососудистое поражение и т.д. Операция может проводиться с искусственным кровообращением и кардиоплегией, на работающем сердце без искусственного кровообращения, и на работающем сердце с искусственным кровообращением. В качестве шунтов могут использоваться, как вены, так и артерии пациента. Окончательное решение о выборе того или иного вида операции зависит от конкретной ситуации и оснащенности клиники.
Тем самым, создается путь обхода пораженного участка артерии. Кровь в нормальном объеме поступает в миокард, что приводит к ликвидации ишемии и исчезновению приступов стенокардии. АКШ является методом выбора при ряде патологических состояний, таких как сахарный диабет, поражение ствола, многососудистое поражение и т.д. Операция может проводиться с искусственным кровообращением и кардиоплегией, на работающем сердце без искусственного кровообращения, и на работающем сердце с искусственным кровообращением. В качестве шунтов могут использоваться, как вены, так и артерии пациента. Окончательное решение о выборе того или иного вида операции зависит от конкретной ситуации и оснащенности клиники.
Популярная в свое время баллонная ангиопластика потеряла свою актуальность. Основная проблема — краткосрочность эффекта от выполненного рентгенохирургического вмешательства.
Более надёжным и, в то же время, малоинвазивным методом восстановления и удержания нормального просвета сосуда, является стентирование. Метод по сути такой же, как баллонная ангиопластика, но на баллончике смонтирован стент (небольшой трансформируемый металический сетчатый каркас). При введении в место сужения, баллон со стентом раздувают до нормального диаметра сосуда, стент прижимается к стенкам и сохраняет свою форму постоянно, оставляя просвет открытым. После установки стента пациенту назначается длительная антиагрегантная терапия. В течение первых двух лет ежегодно выполняется контрольная коронарография.
Метод по сути такой же, как баллонная ангиопластика, но на баллончике смонтирован стент (небольшой трансформируемый металический сетчатый каркас). При введении в место сужения, баллон со стентом раздувают до нормального диаметра сосуда, стент прижимается к стенкам и сохраняет свою форму постоянно, оставляя просвет открытым. После установки стента пациенту назначается длительная антиагрегантная терапия. В течение первых двух лет ежегодно выполняется контрольная коронарография.
В тяжелых случаях облитерирующего атеросклероза коронарных артерий, когда нет условий для АКШ и рентгенохирургических вмешательств, пациенту может быть предложена трансмиокардиальная лазерная реваскуляризация миокарда. В этом случае улучшение кровообращения миокарда происходит за счет потока крови напрямую из полости левого желудочка. На пораженную область миокарда хирург помещает лазер, создавая множество каналов диаметром менее 1 миллиметра. Каналы способствуют росту новых кровеносных сосудов, через которые кровь поступает в ишемизированный миокард, обеспечивая его кислородом. Эта операция может выполняться как самостоятельно, так и в сочетании с аортокоронарным шунтированием.
Эта операция может выполняться как самостоятельно, так и в сочетании с аортокоронарным шунтированием.
После устранения аортокоронарного стеноза заметно повышается качество жизни, восстанавливается трудоспособность, значительно снижается риск возникновения инфаркта миокарда и внезапной сердечной смерти, увеличивается продолжительность жизни.
В настоящее время диагноз ИБС это не приговор, а повод для активных действий по выбору оптимальной лечебной тактики, которая позволит сохранить жизнь на многие годы.
Жизнь после операции на открытом сердце
Первичный восстановительный период продолжается примерно 30-45 дней. В течение этого времени необходимо постепенно возвращаться к привычной деятельности. Темп и особенности восстановительного периода индивидуальны для каждого человека. В процессе выздоровления могут быть периоды улучшения и ухудшения, которые ожидаемы и не должны вызывать тревогу. Вот несколько советов от наших специалистов, которые позволят пациенту, пережившему операцию на открытом сердце, чувствовать себя комфортнее и увереннее.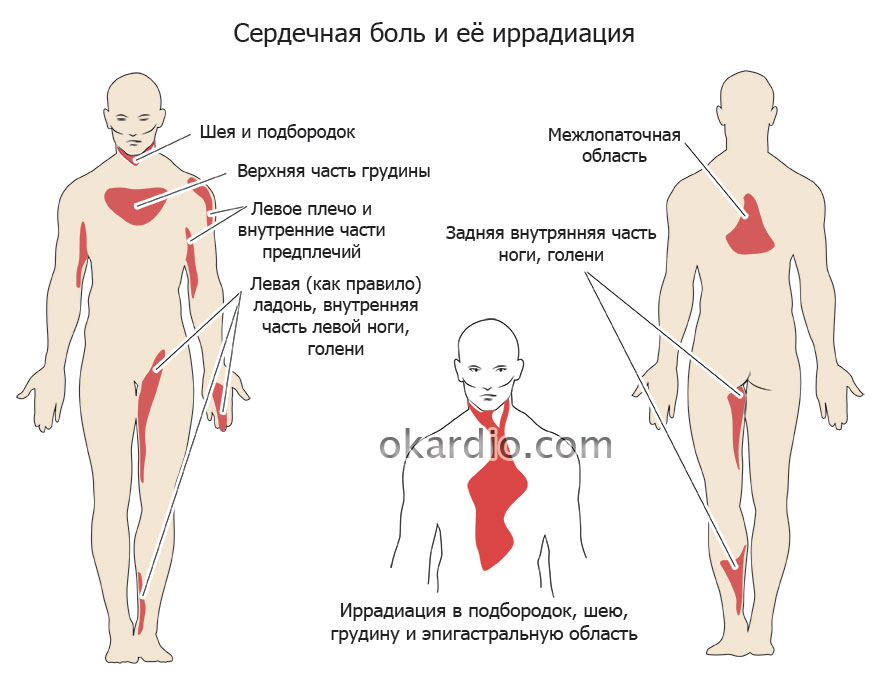
Послеоперационные швы
В большинстве случаев пациент выписывается после снятия швов. Возможно появление проходящих со временем ощущений потери чувствительности, зуда и боли в месте операции.
Эмоциональные ощущения
У некоторых пациентов в послеоперационном периоде происходят изменения в эмоциональной сфере, выражающиеся в следующем:
1)пониженный фон настроения,
2)повышенная эмоциональность,
3)отсутствие аппетита,
4)нежелание чем либо заниматься,
5) гнев на окружающих.
Эти проявления являются допустимыми, распространенными и проходят с течением времени.
Боли
Возможны боли в области хирургического вмешательства, в грудной клетке с иррадиацией в руки. Эти боли могут продолжаться после операции в течении нескольких месяцев. Это – распространенное явление и не должно вызвать тревоги. Желателен прием обезболивающих препаратов по назначению врача. Помогают также массаж и упражнения на расслабление.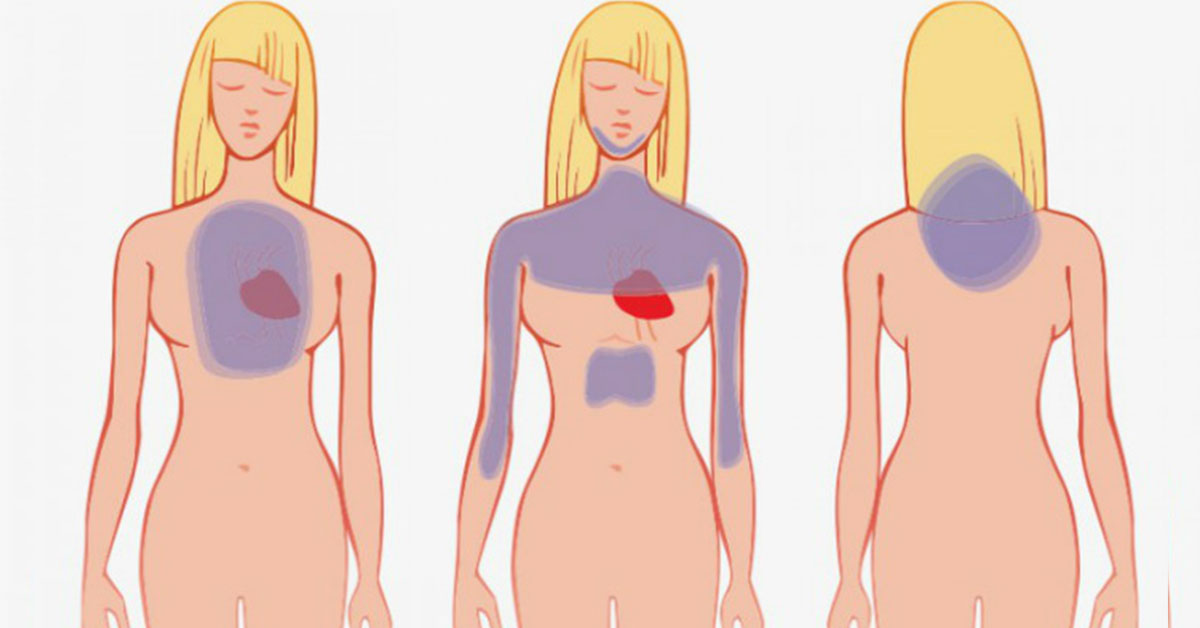
Лекарства
После операции пациент нуждается в приеме различных лекарств. Некоторые из них принимаются в течении ограниченного времени (варфарин – после протезирования клапана биологическим протезом), а некоторые – постоянно (варфарин после протезирования механическим протезом, препараты ацетилсалициловой кислоты после операции аортокоронарного шунтирования). Указание о приеме лекарств или о его отмене дается только врачом! Если Вы, по какой – либо причине, не приняли вовремя лекарство, нельзя принимать двойную дозу во время очередного приема!
Питание
В восстановительном периоде важна сбалансированная диета. Желательно избегать употребления жареного, жирного, а также уменьшить употребление соленого, сладкого и субпродуктов. Вес тела должен соответствовать росту! (Избыточный вес является одним из факторов риска сердечных заболеваний ). Часы приема пищи должны быть постоянными. Следует избегать избыточного приема пищи. В пищевом рационе рекомендуется использование бобовых, свежих овощей и фруктов, куриного мяса и рыбы.
Поездки за границу
Прежде чем вы будете планировать полет или поездку за границу, стоит проконсультироваться с лечащим врачом.
Спорт
Любая спортивная нагрузка, за исключением ходьбы, может быть разрешена лишь после консультации с кардиологом или семейным врачом. Следует увеличивать физические нагрузки постепенно, переходя от легких упражнений к более сложным. Рекомендуется ходьба по утрам и вечером, в хорошую погоду, желательно по ровной местности, без значительных подъемов.
Подъем тяжестей
Необходимо избегать подъема тяжестей. В первый месяц допускается подъём тяжестей не более 2 кг. (по 1 кг в каждой руке), во второй месяц не более 4 кг в каждой руке (по 2 кг в каждой руке), в третий месяц – не более 6 кг (по 3 кг в каждой руке), в четвёртый месяц не более 10 кг ( по 5 кг а каждой руке). Обязательно груз должен распределятся симметрично, чтобы избегать нестабильности костных фрагментов грудины до её полного заживления (4 месяца).
Дальнейшие наблюдения
Поле выписки следует записаться на прием к участковому врачу.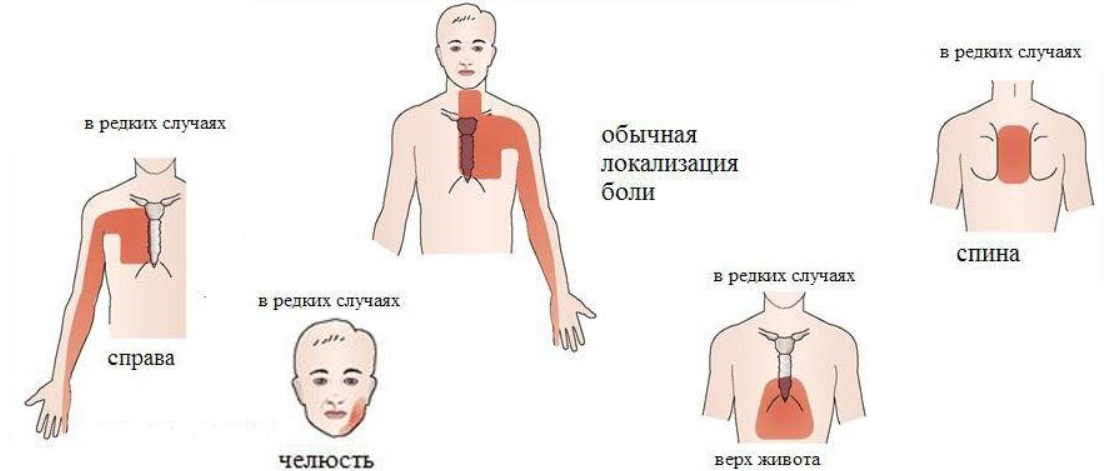 Необходимо принести на прием выписной эпикриз. Участковый врач продолжит лечение и продлит больничный лист.
Необходимо принести на прием выписной эпикриз. Участковый врач продолжит лечение и продлит больничный лист.
Курение
Если вы курите, то вам следует знать, что курение уменьшает количество кислорода в крови, увеличивает потребность организма в кислороде и, в связи с этим, повышает артериальное давление и наносит вред артериальным сосудам.
Работы по дому
На первом этапе вы сможете заниматься лишь легкими работами по дому, такими, как уборка пылесосом и помощь в приготовлении пищи. Постепенно можно будет увеличить объем домашних работ. Следует избегать выполнения работ, требующих физических усилий.
Вождение автомобиля
Следует избегать вождение автомобиля в течение одного месяца после операции. После этого срока необходимо обратиться к кардиологу для получения разрешения на вождение автомобиля. После операции ваши реакции будут замедлены вследствие слабости и утомляемости, а также под воздействием лекарств. Вращательные движения остаются затрудненными до полного заживления грудной кости.
Лестницы и наклоненные поверхности
Подъем по лестнице требует более значительных усилий, чем ходьба по ровной местности. Следует подниматься и спускаться по лестнице с остановками для отдыха. Подъем по наклонной поверхности требует наибольших усилий. Следует подниматься постепенно с остановками для отдыха.
Осанка
После операции возможны изменения осанки: плечи наклонены вперед, спина сгорблена из – за слабости и боли. Следует постоянно стараться выпрямить спину и расправлять плечи.
Интимные отношения
После операции существует страх вступления в интимные отношения из – за болей и опасений травмировать послеоперационную рану. Энергия, требуемая для интимных отношений, соответствует энергии, необходимой для ходьбы и подъема по лестнице примерно на два этажа. Возможно, вы будете испытывать затруднения в определенных позах, — следует изменить их в соответствии с вашими ощущениями.
Мы уверены, что если Вы будете ответственно выполнять эти рекомендации, сердечно-сосудистая система прослужит Вам долго и верно. А о том, что Вы пережили открытую операцию на сердце, будут знать только те, кому вы захотите об этом сказать. Никто другой этого не заметит.
А о том, что Вы пережили открытую операцию на сердце, будут знать только те, кому вы захотите об этом сказать. Никто другой этого не заметит.
Стенокардия: причины, симптомы и лечение
У пациентов с ишемической болезнью сердца стенокардия встречается в 50% случаев — это одно из самых распространенных проявлений заболевания. И при этом — весьма серьезное.
Что такое стенокардия
Стенокардия — специфический болевой синдром, характерный для ишемии миокарда. Выделяют стабильную и нестабильную стенокардию, а также стенокардию напряжения и покоя.
Стабильная стенокардия — та, что протекает в неизменной форме. Можно сказать, что это «привычная» симптоматика для человека. Однако такую ситуацию нельзя считать нормой: требуется серьезное лечение, зачастую — хирургическое.
Нестабильная стенокардия — это либо впервые возникшая стенокардия, либо такая, когда характер болевого синдрома и ощущений существенно отличается от привычного состояния. Это крайне опасное состояние, чреватое высоким риском развития инфаркта, и требующее немедленного вызова скорой помощи.
Это крайне опасное состояние, чреватое высоким риском развития инфаркта, и требующее немедленного вызова скорой помощи.
Стенокардия напряжения — одно из проявлений атеросклероза и ишемической болезни сердца, которое проявляется резкой болью в груди при физической активности и стрессе. Однако боли за грудной клеткой — не всегда проявление стенокардии.
Важно отметить такие симптомы, как:
-
сжимающий, давящий или жгучий характер приступа;
-
отдачу под левую лопатку или в руку, шею, нижнюю челюсть;
-
недостаток кислорода и головокружение;
-
очевидные перебои в работе сердца: колебание частоты пульса и артериального давления.
Наиболее часто боль при стенокардии напряжения проявляется во время ходьбы, подъема по лестнице, физического усилия, стресса. Приступ длится от 1 до 15-20 минут и облегчается приемом нитроглицерина. Симптомы могут проявляться все сразу или по отдельности.
Стенокардия покоя, в отличии от предыдущего типа, характеризуется внезапным и длительным приступом, который активизируется без внешних провоцирующих факторов, иногда во время сна. К основным симптомам в данном случае можно добавить: неконтролируемый приступ паники, ярко выраженное чувство удушья, нарушение вегетативных функций организма. Подробнее об этом типе стенокардии мы напишем в следующих статьях.
Помимо крайне неприятной симптоматики, подобные проявления свидетельствуют о высоком риске инфаркта миокарда, а также развития сердечной недостаточности.
Сердечно-сосудистые заболевания уносят половину человеческих жизней — ровно столько же, сколько все остальные причины вместе взятые.
Причины стенокардии
Причиной стенокардии является частичное перекрытие просвета артерий атеросклеротическими бляшками, вследствие чего возникает выраженное кислородное голодание клеток сердца, что и вызывает боль. Дополнительную роль играет спазм сосудов, которой может быть спровоцирован, например, нервным перенапряжением или резким выходом на холод.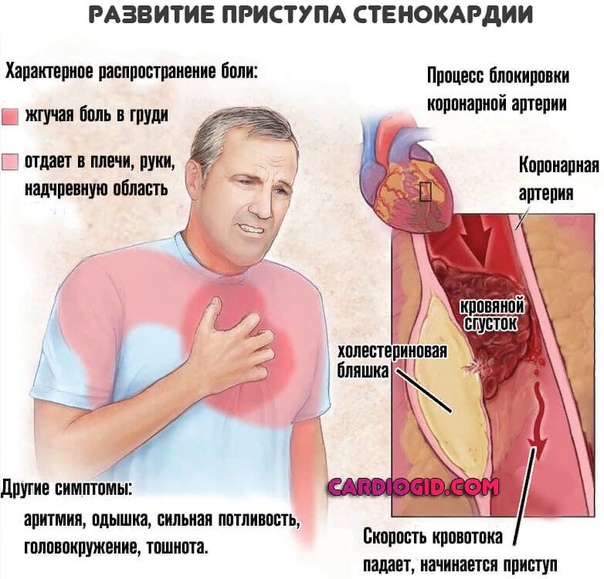
Именно наличие атеросклеротических бляшек является ведущим фактором развития стенокардии. Развитие ишемической болезни сердца — процесс сложный и многокомпонентный, который провоцируется и ускоряется из-за факторов риска:
-
артериальной гипертензии,
-
курения, ожирения,
-
нарушение обмена холестерина,
-
диабета,
-
низкой физической активности и неправильного питания.
В случае атеросклероза, стенокардия начинает проявлять себя, когда атеросклеротическая бляшка заполняет собой артерию более чем на 50% — препятствует нормальному прохождению крови через сердце и, соответственно, насыщению сердечной мышцы кислородом. Это приводит к развитию дисбаланса в работе сердца.
При физическом и психоэмоциональном напряжении ситуация усугубляется. Сердце начинает более активную работу — сокращается чаще и сильнее. В этом состоянии ему требуется больше кислорода и питательных веществ.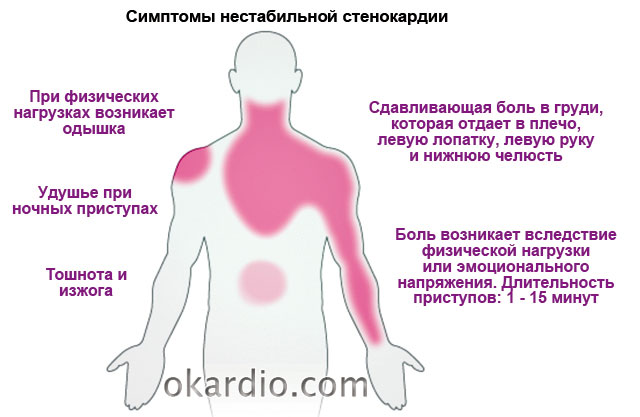 Однако из-за сужения сосудов эта потребность не удовлетворяется, что приводит к кислородному голоданию и, как следствие, болевым ощущениям.
Однако из-за сужения сосудов эта потребность не удовлетворяется, что приводит к кислородному голоданию и, как следствие, болевым ощущениям.
Мы чувствуем боль благодаря инстинкту самосохранения. Она — своеобразный сигнал тревоги. Поэтому любой болевой приступ — рациональный повод обратиться к врачу.
Факторы риска и их контроль
Стенокардия и заболевания, из-за который она проявляется, требуют не только максимально быстрого лечения, но и контроля факторов риска. К ним относится:
-
Гиперлипидемия — дисбаланс в обмене холестерина. Характеризуется повышенной концентрацией липопротеидов низкой плотности и жирных кислот — триглицеридов. А также понижением уровня липопротеидов высокой плотности — «хорошего» холестерина.
Наблюдается у большинства пациентов со стенокардией. Снижение уровня холестерина в организме помогает сократить количество приступов.
-
Ожирение — характеризуется индексом массы тела больше 26 и, зачастую, возникает из-за постоянного нерационального питания: потребления высококалорийной пищи с большим содержанием животных жиров, холестерина и «быстрых» углеводов, таких как сахар и мучное.
 И, напротив, недостатком в рационе овощей, фруктов, цельных злаков, бобовых, зелени.
И, напротив, недостатком в рационе овощей, фруктов, цельных злаков, бобовых, зелени.Кроме того, большая масса тела увеличивает нагрузку на сердце, риск приступа возрастает. Для контроля этого фактора необходимо придерживаться принципов рационального или лечебного питания: ограничить потребление холестерина, животных жиров, переработанных продуктов и соли. Увеличить потребление овощей, фруктов и других цельных растительных продуктов, содержащих клетчатку, природные антиоксиданты, полифенолы, флавоноиды.
Избыточная масса тела, как правило, только «верхушка айсберга». Это проявление серьезных дисбалансов в работе организма.
-
Гиподинамия — недостаточная физическая активность, в сочетании с нерациональным питанием, способствует риску развития ожирения и накоплению холестерина. Вместе эти факторы способствуют развитию и частому проявление стенокардии.
-
Артериальная гипертензия — является частым спутником ишемической болезни сердца, которая, сама по себе, подразумевает кислородную недостаточность миокарда.
 При повышении артериального давления происходит напряжение миокарда, отчего возникает еще большая потребность сердца в кислороде. Это провоцирует приступ стенокардии.
При повышении артериального давления происходит напряжение миокарда, отчего возникает еще большая потребность сердца в кислороде. Это провоцирует приступ стенокардии.Контроль артериального давления поможет держать сердце и сосуды в относительном спокойствии — сокращать частоту и мощность приступов.
-
Анемия — не фактор риска, но состояние, которое отягощает течение и затрудняет контроль ИБС. Характеризуется пониженным уровнем гемоглобина и общим ослаблением организма. Отсюда вытекает невозможность в достаточной мере снабдить сердце кислородом. Контроль нормального уровня гемоглобина в крови помогает облегчить течение заболевания: для женщин норма 120-150 г/л, у мужчин — 135-165 г/л.
-
Табачная зависимость — курение способствует усилению сразу нескольких факторов риска: вызывает кислородное голодание, повышает артериальное давление и вызывает спазмы артерий. Привычка наносит вред здоровому организму, а при наличие атеросклероза ведет к ранним проявлениям стенокардии и существенно повышает риск острого инфаркта миокарда.

-
Сахарный диабет 2 типа. Это заболевание серьезно ухудшает течение и прогноз ИБС. Мы посвятим этому состоянию отдельную статью, а пока обращаем на него внимание, как на серьезнейший фактор риска.
Сочетание 2-х и более пунктов из списка, даже слабо выраженных усиливает кислородное голодание сердца, а соответственно, риск развития и тяжесть симптомов стенокардии. Наличие факторов риска должно учитываться при определении лечебной тактики и вторичной профилактики стенокардии.
Диагностика стенокардии
Для диагностики стенокардии, а также исключения других возможных заболеваний, анализируют жалобы и характер болей, проводят лабораторное исследование крови и функциональное обследование сердца, анализируют физическое состояние пациента.
Также важно определить остроту и выраженность процесса. Для этого, если ставится диагноз острого коронарного синдрома, выполняется исследование сосудистого русла сердца — коронарография. По итогам решается вопрос об операции или внутрисосудистом вмешательстве.
По итогам решается вопрос об операции или внутрисосудистом вмешательстве.
Лабораторная диагностика крови помогает определить уровень:
-
общего холестерина и липидных фракций,
-
липопротеидов высокой и низкой плотности,
-
триглицеридов,
-
креатинкиназы,
-
глюкозы,
-
маркеров системного воспаления (ЦРБ),
-
показателей свертывающей системы — коагулограммы,
-
электролитов,
-
тропонина — в острых ситуациях.
Особое внимание при исследовании уделяется наличию кардиальных тропонинов I и Т — маркеров, которые сообщают о повреждении миокарда. Их наличие подтверждает, что пациент переносит микроинфаркт или острый инфаркта миокарда.
Функциональные методы исследования позволяют определить, в каком состоянии сердце:
-
ЭКГ — обследование на пике приступа стенокардии определяет нарушения проводимости и ритма.
 Также могут выявляться признаки кислородного голодания миокарда.
Также могут выявляться признаки кислородного голодания миокарда. -
Суточное ЭКГ-мониторирование — фиксирует уровень кислородного голодания при приступе стенокардии, ЧСС, аритмии. Показатели помогают определить конкретный диагноз и стадию болезни.
-
ЭхоКГ — выявляет локальные ишемические изменения и нарушения сократимости миокарда.
-
Велоэргометрия или тредмил — определяет максимально возможную физическую нагрузку для пациента без угрозы развития ишемии. Нагрузка задается с помощью велотренажера или беговой дорожки, а результаты фиксируются аппаратом ЭКГ.
-
Стресс-эхогокардиография (Стресс-ЭХО) — исследование сократимости миокарда ультразвуковым методом, в условиях дозированной физической нагрузки. Одновременно производится запись ЭКГ. Позволяет поставить первичный диагноз ИБС, уточнить показания к хирургическому лечению.
Для детального исследования сосудистого русла сердца применяются:
-
коронарография — рентгеновский метод, при котором в артерии сердца вводится контрастное вещество при помощи специального катетера.

-
мультиспиральная компьютерная томография — разновидность компьютерной томографии, при которой рентгеновские «срезы» сердца и сосудов получаются на высокой скорости. Более 100 таких «срезов» можно выполнить между сокращениями камер сердца.
Данные исследования позволяют получить информацию о состоянии сосудистого русла сердца: какие артерии проходимы, какие полностью или частично перекрыты, в каком месте. На основании полученной информации врач принимает решение о наличии у пациента ИБС, необходимости оперативного вмешательства и сроках лечения.
Лечение стенокардии
Стенокардия — сопровождающий фактор ишемической болезни сердца, поэтому основную борьбу необходимо вести именно с ней. Лечение стенокардии направлено на купирование и предупреждение приступов и осложнений.
Первоочередным при появлении приступа является прием нитроглицерина. Он способствует облегчению болевого синдрома. Если приступ не остановился, можно использовать нитроглицерин повторно.
Лекарственная терапия подразумевает назначение лечащим врачом антиишемических препаратов, которые помогают сердцу справляться с пониженным уровнем кислорода. Также назначаются антисклеротические препараты, антиоксиданты и антиагреганты.
На основе диагностики принимается решение о дополнительном лечении нарушений сердечных проводимости и ритма. При стенокардии часто назначается оперативное вмешательство: баллонная ангиопластика, стентирование, аортокоронарное шунтирование.
Прогноз и профилактика стенокардии
Стенокардия — опасная патология сердца. Отсутствие внимания к недугу приводит к развитию инфаркта миокарда и повышает риск летального исхода. В то время, как грамотно и вовремя сформированный план лечения и вторичной профилактики стенокардии и ее причин помогает контролировать состояние организма и предупреждать плачевные последствия — сохранять жизнь радостной и полноценной.
Профилактика приступов стенокардии подразумевает исключение факторов риска:
-
снижение избыточного веса;
-
контроль артериального давления;
-
контроль диабета;
-
ведение здорового образа жизни: отказ от курения, рациональное питание, физическая активность;
-
настрой эмоционального состояния на позитивный лад.

Мы написали эту статью, чтобы вы получили полезную и достоверную информацию о стенокардии. Также вам могут быть интересны материалы о профилактике сердечно-сосудистых заболеваний и атеросклерозе. Хорошего вам здоровья!
Как защитить сердце от стресса | Карьера | DW
Работы непочатый край, цейтнот, бесконечные неприятности с коллегами и начальством, — постоянный стресс на рабочем месте в разы повышает риск сердечнососудистых заболеваний, поскольку из-за перегрузки организма происходит сбой в работе нервной, иммунной, гормональной систем. Хронический стресс так же вреден для сердца, как курение или высокий уровень холестерина. Как показало недавнее исследование, проведенное институтом социологических исследований Forsa по заказу немецкой кассы медицинского страхования Techniker Krankenkasse (TK), каждый третий инфаркт миокарда случается в результате стресса. Но как защититься?
Разрушительная сила негатива
Особенно опасен продолжительный стресс, пусть даже незначительный по силе. Такая затянувшаяся по времени нагрузка на организм, или дистресс, может привести к серьезным физиологическим и психическим изменениям, вплоть до инфаркта. Наиболее частой причиной затяжного стресса становятся продолжительные конфликтные ситуации, моббинг на рабочем месте.
Такая затянувшаяся по времени нагрузка на организм, или дистресс, может привести к серьезным физиологическим и психическим изменениям, вплоть до инфаркта. Наиболее частой причиной затяжного стресса становятся продолжительные конфликтные ситуации, моббинг на рабочем месте.
Стресс чреват синдромом эмоционального выгорания
Если человека постоянно переполняют отрицательные эмоции, его мозг перманентно пребывает в возбужденном состоянии, и основные биоритмы организма дают сбой: нарушается сон и гормональные функции, с перебоями функционируют механизмы саморегуляции отдельных наиболее ослабленных функциональных систем организма. Сосуды сужаются, что провоцирует накопление на стенках артерий жировых отложений и холестерина. На этом фоне быстро развивается атеросклероз сосудов, что влечет за собой ишемическую болезнь сердца и инфаркты миокарда.
Человек, страдающий атеросклерозом, порой на протяжении нескольких лет может не замечать проблемы и, соответственно, не обращается к врачу. Поэтому медики советуют не оставлять без внимания такие симптомы, как ощущение тяжести и боли в груди, тошнота, беспокойство, боли в руке или спине, поскольку они могут сигнализировать об инфаркте.
Поэтому медики советуют не оставлять без внимания такие симптомы, как ощущение тяжести и боли в груди, тошнота, беспокойство, боли в руке или спине, поскольку они могут сигнализировать об инфаркте.
Когда трудишься на пределе
Эксперты бьют тревогу: в Германии практически во всех отраслях возросло число людей, жалующихся на эмоциональное, психическое и физическое истощение, являющееся результатом хронического стресса на рабочем месте. В связи с психическими проблемами и заболеваниями сегодня выписывается десять процентов больничных листов. А число тех, кто из-за болезней сердца, тяжелых депрессий, морального истощения, других сердечнососудистых и психических заболеваний вынужден окончательно оставить работу, за последние полтора десятка лет увеличилось вдвое.
Разумеется, ни одна работа не обходится без стресса. Более того, человеку даже необходимо периодически решать сложные задачи, поскольку это стимулирует его развитие, констатирует профессор Вольфганг Гебель (Wolfgang Gaebel) из Университета имени Генриха Гейне в Дюссельдорфе. В то же время ученый напоминает о том, что у всех, даже самых устойчивых людей есть предел прочности. Ссылаясь на результаты специальных исследований, он выделяет главные факторы стресса и психического истощения людей на рабочем месте: чрезмерная перегрузка, необходимость решать множество серьезных задач в сжатые сроки, мультитакскинг, конфликты с коллегами, деспотичный начальник.
В то же время ученый напоминает о том, что у всех, даже самых устойчивых людей есть предел прочности. Ссылаясь на результаты специальных исследований, он выделяет главные факторы стресса и психического истощения людей на рабочем месте: чрезмерная перегрузка, необходимость решать множество серьезных задач в сжатые сроки, мультитакскинг, конфликты с коллегами, деспотичный начальник.
Нередко работники по найму и сами вгоняют себя в стресс. Так, более четверти рабочих и служащих немецких компаний трудятся без перерыва. Такие тревожные данные приводит Мартин Шютте (Martin Schütte) из Федерального ведомства охраны труда и производственной медицины (BAuA) и напоминает о том, что те, кто работает с утра до вечера не покладая рук, служат плохую службу, поскольку у таких людей эффективность труда зачастую ниже, чем у тех, кто разумно распределяет работу. Поэтому Мартин Шютте советует время от времени отвлекаться от дел и устраивать короткие паузы, будь то десятиминутная прогулка, чаепитие или дружеский разговор с коллегами.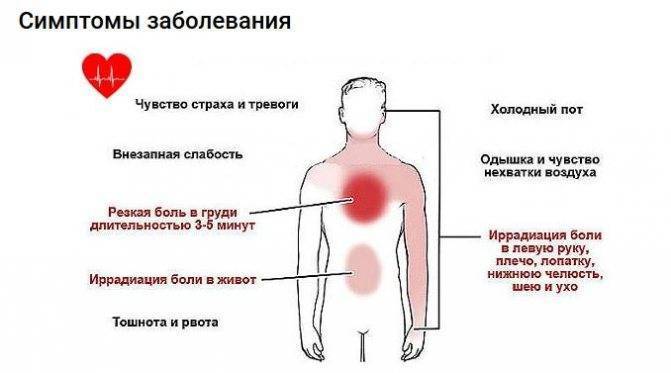 Перерывы в работе очень важны, поскольку это эффективная профилактика стресса, подчеркивает эксперт.
Перерывы в работе очень важны, поскольку это эффективная профилактика стресса, подчеркивает эксперт.
Вместо лекарств
Ряд советов дают и эксперты Немецкого фонда сердечных заболеваний (Deutsche Herzstiftung). Следуя их рекомендациям, вы сможете предупредить стресс и вместе с ним — появление сердечнососудистых и психических заболеваний. Например, научитесь говорить «нет», когда шеф или сослуживцы хотят взвалить на вас дополнительную работу. Объясните им, что вы и так перегружены. И не бойтесь упоминать о трудностях, с которыми вам приходится сталкиваться. А если есть такая необходимость — даже просить о помощи. В конце концов, вы — человек, а не робот.
Нужно уметь вовремя ставить точку
Не забывайте о том, что всех дел не переделаешь. И даже если вы чересчур склонны к перфекционизму, учитесь вовремя поставить точку. Прекращайте трудиться сразу по окончании рабочего дня. Но пассивным просиживанием перед телевизором дома на диване лучше не злоупотреблять. Вместо этого лучше покатайтесь на велосипеде, совершите пробежку в парке, позанимайтесь йогой или отправляйтесь в фитнес-центр. А еще эффективное лекарство против стресса — это пение в хоре, рисование, игра в футбол, волейбол или теннис. В любом случае, до приема настоящих медикаментов дело лучше не доводить, рекомендуют специалисты Немецкого фонда сердечных заболеваний.
Вместо этого лучше покатайтесь на велосипеде, совершите пробежку в парке, позанимайтесь йогой или отправляйтесь в фитнес-центр. А еще эффективное лекарство против стресса — это пение в хоре, рисование, игра в футбол, волейбол или теннис. В любом случае, до приема настоящих медикаментов дело лучше не доводить, рекомендуют специалисты Немецкого фонда сердечных заболеваний.
Смотрите также:
Карьера: взлеты и падения
Этап 1: эйфория и мотивация
Помните, какой душевный подъем вы испытали после подписания трудового договора, как радостно было вам от того, что поиски работы увенчались успехом и из нескольких сотен претендентов на вакансию работодатель выбрал именно вас? Теперь вам хочется одного: с головой окунуться в работу, в полной мере проявить свой талант, познакомиться и найти общий язык со всеми коллегами.
Карьера: взлеты и падения
Энергия бьет ключом
На первом этапе вам все интересно. Вы пребываете в отличном настроении, а также в уверенности по поводу того, что не только оправдаете надежды начальства, но и превзойдете все его ожидания.
 Энергия в вас бурлит, сил хоть отбавляй. Вы готовы свернуть горы.
Энергия в вас бурлит, сил хоть отбавляй. Вы готовы свернуть горы.Карьера: взлеты и падения
Этап 2: отрезвление
Но рано или поздно эйфория проходит. Ее сменяют будни и рутина. И наступает момент, когда вы начинаете видеть в новой работе не только положительные моменты. Вы сталкиваетесь с первыми проблемами — например, не всегда сходитесь во мнении с коллегами, а также вынуждены признать, что выполнение некоторых заданий стоит немалых сил и нервов. Вы замечаете за собой раздражительность.
Карьера: взлеты и падения
Неуверенность и разочарование
На втором этапе вы постепенно начинаете понимать, что вам будет не под силу оправдать многие надежды работодателя. И вы задаетесь вопросом: может быть, вы совершили ошибку? А не лучше ли было предпочесть другого работодателя или даже остаться в прежней компании?
Карьера: взлеты и падения
Этап 3: привыкание и адаптация
Однако и период терзаний проходит.
 Постепенно вы осваиваетесь на новом месте, приходите к пониманию «правил игры» и принципов всего рабочего процесса. Вы также успели ближе познакомиться с коллегами. А с некоторыми из них вы, возможно, уже даже подружились и встречаетесь не только на работе.
Постепенно вы осваиваетесь на новом месте, приходите к пониманию «правил игры» и принципов всего рабочего процесса. Вы также успели ближе познакомиться с коллегами. А с некоторыми из них вы, возможно, уже даже подружились и встречаетесь не только на работе.Карьера: взлеты и падения
Позитивный настрой
На третьем этапе вы больше не терзаетесь сомнениями, а вновь обретаете уверенность в своей компетентности и все больше идентифицируете себя с новой фирмой. Вы опять ощущаете прилив сил и энергии — и стремитесь доказать работодателю, что готовы взять на себя больше обязанностей и ответственности, чем предусмотрено должностью. Честолюбие подогревает вас.
Карьера: взлеты и падения
Этап 4: чувство принадлежности к компании
К этому времени вы стали неотъемлемой частью коллектива и чувствуете себя в нем уверенно, легко и естественно. У вас уже не размытые, а абсолютно четкие представления о своих функциях и должностных обязанностях.
 Вы достигаете хороших результатов в работе, что не остается без внимания шефа. Он все чаще удостаивает вас похвалы.
Вы достигаете хороших результатов в работе, что не остается без внимания шефа. Он все чаще удостаивает вас похвалы.Карьера: взлеты и падения
Признание и уважение
На четвертом этапе вы получаете признание и уважение — как со стороны клиентов и деловых партнеров фирмы, так и со стороны коллег по работе и начальства. В компании высоко ценят вашу компетентность и часто обращаются к вам как к эксперту по самым разным вопросам. Ваш статус повышается, и это мотивирует вас работать еще лучше.
Карьера: взлеты и падения
Этап 5: пик работоспособности
Это кульминация. Именно на пятый этап приходится пик вашей работоспособности. В этот период вам постоянно сопутствует успех, будь то повышение зарплаты или в должности. Вас то и дело ставят в пример коллегам и доверяют все больше работы, требующей большой ответственности.
Карьера: взлеты и падения
Успех и карьерный рост
На пятом этапе вы на гребне успеха.
 Из вас прямо-таки бьет фонтан креативных идеей для бизнеса. И то, что ваш вклад в развитие компании оценивают по заслугам, мотивирует вас еще больше. Вы много работаете над собой, посещаете различные курсы повышения квалификации. Психологически вы настроены только на успех.
Из вас прямо-таки бьет фонтан креативных идеей для бизнеса. И то, что ваш вклад в развитие компании оценивают по заслугам, мотивирует вас еще больше. Вы много работаете над собой, посещаете различные курсы повышения квалификации. Психологически вы настроены только на успех.Карьера: взлеты и падения
Этап 6: кризис профессионального роста
Но, как это ни печально, после профессионального взлета наступает время, когда трудоспособность снижается, а творческие идеи больше не бьют ключом. Успехи, к которым вы уже успели привыкнуть, постепенно остаются позади. Получается, после того как вершина достигнута, путь один — вниз? Не отчаивайтесь! Это всего лишь период стагнации. Скорее всего, кризис пройдет.
Карьера: взлеты и падения
Стресс и недовольство собой
На шестом этапе, в период профессионального кризиса, вы постоянно ощущаете моральный дискомфорт, начинаете сомневаться в себе и все чаще задумываетесь о поисках другой работы.
 В то же время внутренний голос подсказывает, что не так уж все плохо. В конце концов, вам удается себя убедить в том, что «везде хорошо, где нас нет».
В то же время внутренний голос подсказывает, что не так уж все плохо. В конце концов, вам удается себя убедить в том, что «везде хорошо, где нас нет».Карьера: взлеты и падения
Этап 7: время перемен
Вы все чаще задаетесь вопросом, правильно ли вы выборали профессию. В результате чуть ли не каждый день оборачивается моральным стрессом. У вас плохое предчувствие. Нарушен сон. И вам теперь даже не верится, что когда-то вы с удовольствием ходили на работу. Чем дольше будет продолжаться такая фаза, тем хуже для вашего здоровья. Тогда выход один — найти другую работу.
Карьера: взлеты и падения
Пора принимать решение
Понятное дело, представленная модель трудового пути относительна. И то, как протекают его фазы, зависит от индивидуальных особенностей. И нельзя с полной уверенностью утверждать, что несколько лет спустя после старта в новой компании на смену вашему энтузиазму придет хандра. Седьмой этап — время задуматься о достигнутом и дальнейших перспективах.

Автор: Наталия Королева
9 русских фильмов, которые отзываются болью в сердце — Что посмотреть
Современный российский кинематограф пока плохо справляется с производством разухабистых блокбастеров, зато пронзительные драмы умеет лучше всех. Мы собрали несколько новых русских фильмов, которые не собираются утешать вас сладкими сказками со спецэффектами, а просто расскажут все как есть.
Француз2019
1957 год. В МГУ на стажировку приезжает студент из Франции Пьер Дюран. Набираться знаний в университете и знакомиться с советской культурой и бытом — не единственная цель молодого француза. Он ищет следы одного давнего знакомого своей матери — белого офицера Татищева, сгинувшего в советских лагерях после ареста в 30-х.
Молодость полна энергии и планов, герои картины видят все происходящее вокруг, но это их скорее веселит, чем пугает.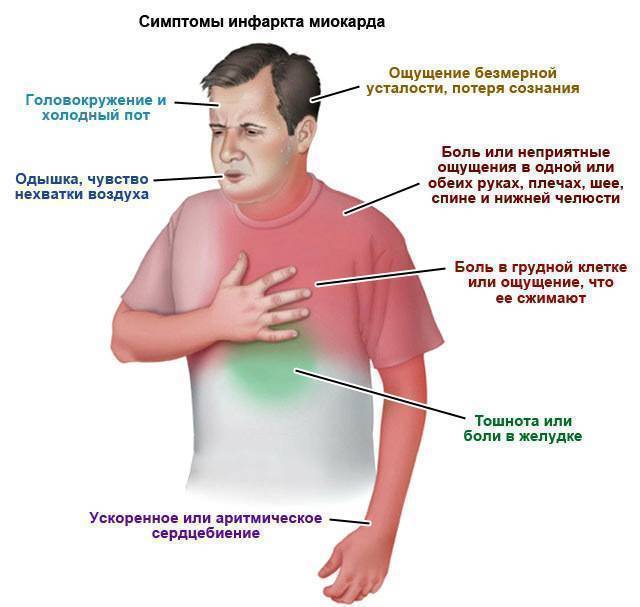 Рассказы слишком рано состарившихся бывших сидельцев им кажутся неприятными, но далекими. А потом на экране появляется бывший офицер Татищев, потрясающе сыгранный Александром Балуевым, и с этой минуты становится не до смеха.
Рассказы слишком рано состарившихся бывших сидельцев им кажутся неприятными, но далекими. А потом на экране появляется бывший офицер Татищев, потрясающе сыгранный Александром Балуевым, и с этой минуты становится не до смеха.
2018
Далекий малолюдный поселок в бескрайнем лесу кормится за счет лесопилки, которую у местных хотят отжать дельцы из райцентра. Сюда же для развлечения наведывается городская шпана и творит безобразия. На фоне этой деловитой возни разворачивается семейная драма: отец и сын-подросток влюбляются в одну и ту же женщину — соседку Катю.
В дремучем лесу и нравы такие же дремучие. Никто никого щадить не собирается, и нежности в этой жизни отсыпано очень скупо.
Теснота2017
Конец 1990-х в Нальчике. Бандиты похищают еврейского юношу и его невесту и требуют выкупа от их семей.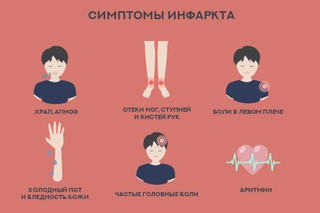 Родители молодого человека не могут собрать нужную сумму, поэтому находят только один выход — их дочь должна выйти замуж, тогда семья ее будущего мужа даст денег на выкуп. Девушка-еврейка любит чинить автомобили и тайно встречается с молодым кабардинцем, так что, естественно, решение родителей для нее — настоящая трагедия, удушающая реальность.
Родители молодого человека не могут собрать нужную сумму, поэтому находят только один выход — их дочь должна выйти замуж, тогда семья ее будущего мужа даст денег на выкуп. Девушка-еврейка любит чинить автомобили и тайно встречается с молодым кабардинцем, так что, естественно, решение родителей для нее — настоящая трагедия, удушающая реальность.
Здесь развал старого уклада, попытка двигаться к новому, хаос и неопределенность вступают в конфликт с тисками национальных традиций, вырваться из которых невозможно, не порвав с прежней жизнью.
Нелюбовь2017
Супруги Слепцовы разводятся, скандалят, делят имущество. У каждого свои планы на будущее, и общий сын Алеша в них плохо вписывается. Взрослые так заняты своими делами, что просто не замечают, что мальчик не ночевал дома. Начинаются поиски, взаимные обвинения, угрызения совести, но ничего общего с любовью они не имеют.
Холодные тона, холодные отношения, мрачная поздняя осень, вот-вот ляжет снег, а фильм, сцена за сценой, идет к объяснению причин этой безграничной нелюбви — к дому бабушки.
2018
Витька Чеснок вырос в детдоме и получился не очень хорошим человеком. Отец бросил его в детстве, а теперь и он сам в свою очередь мечтает удрать от жены и сына. Однажды такая возможность подворачивается, когда объявляется его папаня Леха Штырь, некогда зэк, а ныне свободный калека. Витька придумывает сдать отца в дом инвалидов, а его квартиру забрать себе. Так что он закидывает парализованного Штыря в автомобиль и отправляется в путь.
С удивлением наблюдаешь, как в душах двух насквозь эгоистичных, жестоких, задавленных собственной злобой героев просыпается что-то отдаленно напоминающее человеческие чувства.
Подбросы2018
Детдомовец Денис, в силу редкого заболевания, не способен чувствовать физическую боль. Однако с эмоциями все в порядке: когда за ним приезжает внезапно отыскавшаяся мать, он счастлив и готов сделать для нее все. А ей надо, чтобы юноша участвовал в мошеннических авантюрах.
Однако с эмоциями все в порядке: когда за ним приезжает внезапно отыскавшаяся мать, он счастлив и готов сделать для нее все. А ей надо, чтобы юноша участвовал в мошеннических авантюрах.
Жуткая реальность оказывается настолько невыносимой для героя, что проще спрятаться от нее, притворившись супергероем, не чувствующим боли, чем принять такой, какая она есть.
Карп отмороженный2017
Это вроде как комедия, только совсем не смешная. История о том, как Елена Михайловна узнает, что жить ей осталось всего ничего. Она — женщина скромная и самоотверженная, и, чтобы не отвлекать сына от работы хлопотами по организации похорон, решает все устроить сама: гроб купить, договориться о месте на кладбище, оформить справки о смерти. Как положено.
Кульминацией этих странных метаний героини становится момент, когда все приготовления закончены, можно помирать, а конец никак не приходит. Щемящее чувство одиночества перед лицом смерти пронизывает каждую сцену фильма.
Щемящее чувство одиночества перед лицом смерти пронизывает каждую сцену фильма.
2018
Два двадцатилетних парня после глупого самоубийства общего друга пытаются как-то переварить это событие. Александр и Петр все время совершают поступки, смысл и цель которых не могут объяснить не только их родители, но и они сами. И чем сильнее это непонимание, тем сложнее удержаться в пределах человечности.
История о людях, у которых на самом деле никогда не было настоящих проблем. А поскольку природа не терпит пустоты, герои сами их создают, чтобы было с чем бороться.
Не чужие2018
Мила возвращается домой в депрессивную провинцию после неудачного покорения Москвы. Здесь как раз ее старшая сестра собирается выйти замуж за выходца из Казахстана. Мать от этой перспективы не в восторге, а Миле парень тоже приглянулся, и она бегает к нему на свиданки в гаражи.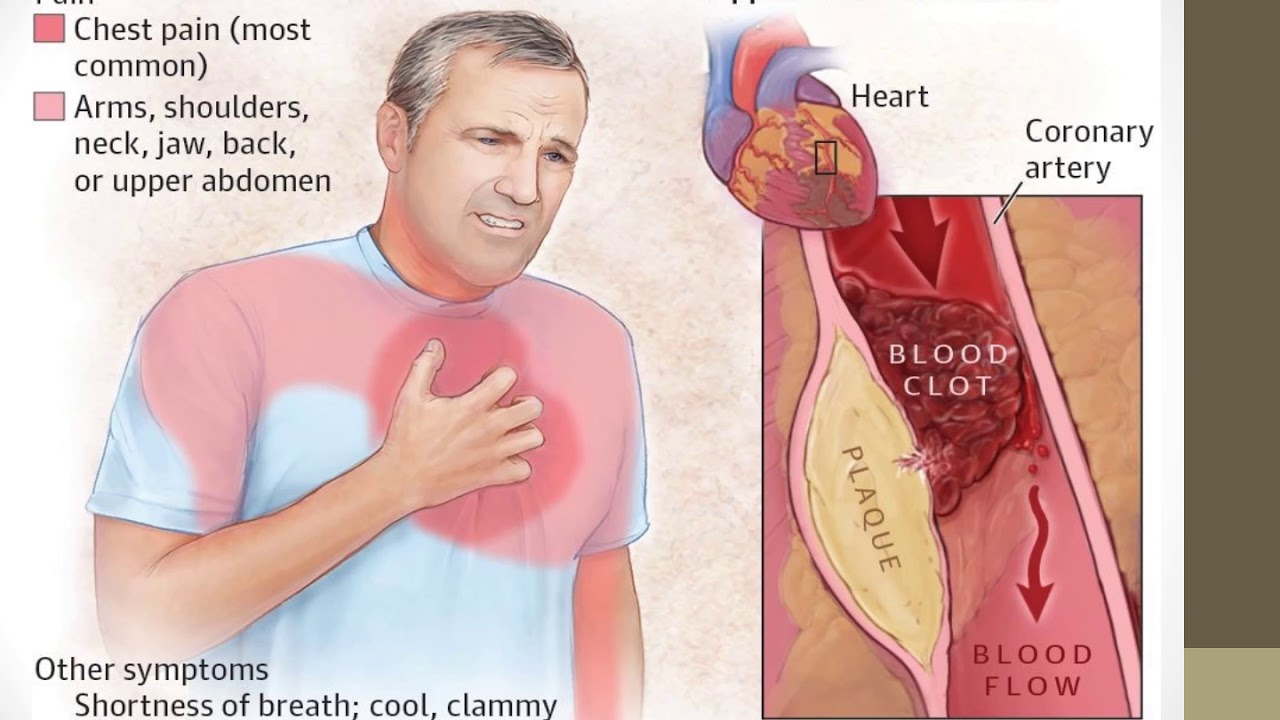 Конфликт наслаивается на конфликт, все расстроены и по-родственному жестоко друг с другом разговаривают, упуская при этом самое важное.
Конфликт наслаивается на конфликт, все расстроены и по-родственному жестоко друг с другом разговаривают, упуская при этом самое важное.
Мрачное кино о чужих людях, вынужденных быть одной семьей и мечтающих быть совсем не здесь, а в чудесной сказке, которая у каждого своя.
Нашли ошибку? Выделите фрагмент и нажмите Ctrl+Enter.
«Многоликая боль» в молочной железе
Женщина в нашей стране – особая женщина! Она думает и переживает за всех, кроме себя – за мужа с его жалобами и проблемами, за детей с их прививками, осмотрами и школами… В самый последний момент она вдруг вспоминает о себе. А вспоминает почему? Заболело что-то! Самая частая жалоба женщин любого возраста и самая побудительная причина обращения к врачу – боли в молочной железе. Вот об этом я и хотела бы поговорить с Вами, дорогие женщины.
Боли в молочной железе можно охарактеризовать и разделить по различным проявлениям: цикличная – нецикличная; одномоментная – постоянная; резкая, кинжальная, тупая, ноющая, распирающая, опоясывающая, местная (локальная), двусторонняя, односторонняя и т.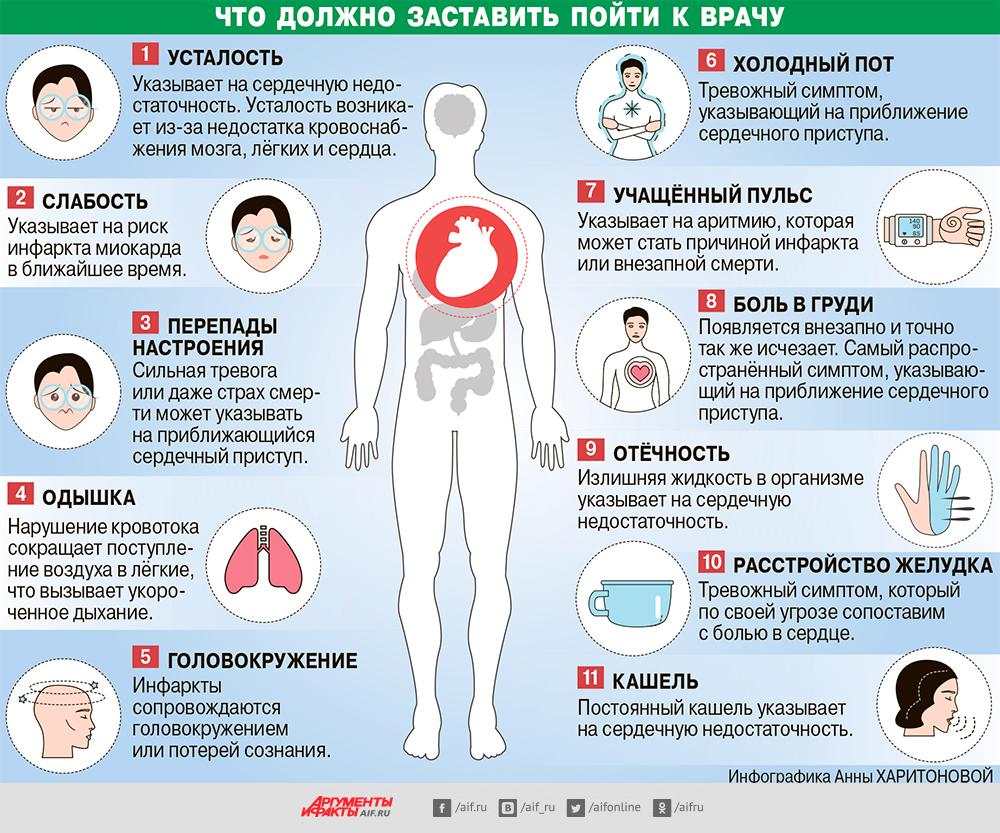 д.
д.
Самая распространенная из них – циклическая болезненность. За несколько дней до предполагаемой менструации молочные железы нагрубают, становятся чувствительными, болезненными при надавливании. Эта симптоматика может появляться как за 14, так и за 2-3 дня и проходить сразу после менструации. Это обусловлено овуляцией и подготовкой организма к естественному процессу – беременности. Во второй фазе менструального цикла женский организм перестраивается. Изменяются гормональный фон и реологические свойства крови. Вы, например, никогда не задумывались, почему на осмотр к маммологу рекомендуется приходить с 6 по 12-й дни цикла? Конечно, это усредненные дни для большинства женщин, и они могут существенно меняться конкретно от Вашего личного менструального календаря: если выделения прекращаются уже на 2-3 день, а продолжительность цикла, допустим, 35 дней, то такой пациентке можно расширить консультативные дни с 4 по 17-й дни цикла. Принцип должен быть понятен: выделения практически прекращаются, а овуляция не происходит. В эти (рекомендуемые) дни врач объективнее оценит ситуацию: грудь в спокойном состоянии; если отечность и наблюдается, то никак не связана с физиологическими процессами. В случае, когда пациентка обращается в любой удобный для нее день (не по циклу), это грозит гипердиагностикой, иногда даже ошибками в диагностике. Снова приведу пример. Пациентка Н., 45 лет, проходила маммографическое исследование два года назад. Сейчас появились жалобы на болезненность молочных желез. Пациентка пришла на осмотр на 25-й день цикла. Была проведена маммография, на которой точных данных за узловое образование не выявлено, но железистой ткани, по сравнению с маммограммой двухлетней давности, стало намного больше. Это свидетельствует о гормональном всплеске, так как количество железистой ткани с годами должно уменьшаться, а не увеличиваться. В данном случае мы с Вами заранее знали, что пациентка пришла не по циклу, поэтому, повторив исследование в нужные дни, увидели, что состояние молочных желез на рентгенограммах без существенной динамики.
В эти (рекомендуемые) дни врач объективнее оценит ситуацию: грудь в спокойном состоянии; если отечность и наблюдается, то никак не связана с физиологическими процессами. В случае, когда пациентка обращается в любой удобный для нее день (не по циклу), это грозит гипердиагностикой, иногда даже ошибками в диагностике. Снова приведу пример. Пациентка Н., 45 лет, проходила маммографическое исследование два года назад. Сейчас появились жалобы на болезненность молочных желез. Пациентка пришла на осмотр на 25-й день цикла. Была проведена маммография, на которой точных данных за узловое образование не выявлено, но железистой ткани, по сравнению с маммограммой двухлетней давности, стало намного больше. Это свидетельствует о гормональном всплеске, так как количество железистой ткани с годами должно уменьшаться, а не увеличиваться. В данном случае мы с Вами заранее знали, что пациентка пришла не по циклу, поэтому, повторив исследование в нужные дни, увидели, что состояние молочных желез на рентгенограммах без существенной динамики.
Такая же ошибка часто случается с диагностическими пункциями. Во-первых, надо знать, что во вторую фазу менструального цикла риск появления гематом в месте взятия биопсии намного серьезнее. Поэтому любые операции женщинам репродуктивного возраста хирурги стараются проводить в течение недели, следующей за менструацией, когда кровоточивость значительно уменьшается. Во-вторых, отечность напрямую связана с отечностью каждой клеточки железы. Цитолог в момент проведения процедуры – взятие пункции – не учитывает день цикла: он видит клетку, которая чуть крупнее нормы и – диагноз автоматически усложняется. Грани очень близки: норма – гиперплазия – атипия – рак. Отсюда следует вывод – гипердиагностика не нужна ни Вам, ни врачу.
Боль в молочной железе с двух сторон связана с дисбалансом гормонов, не выведенных полностью из организма нашей печенью, которые остаются на клетках железистой ткани молочной железы и притягивают жидкость. Такая клиническая картина с обострениями в осенне-весенний период характерна для фиброзно-кистозной мастопатии.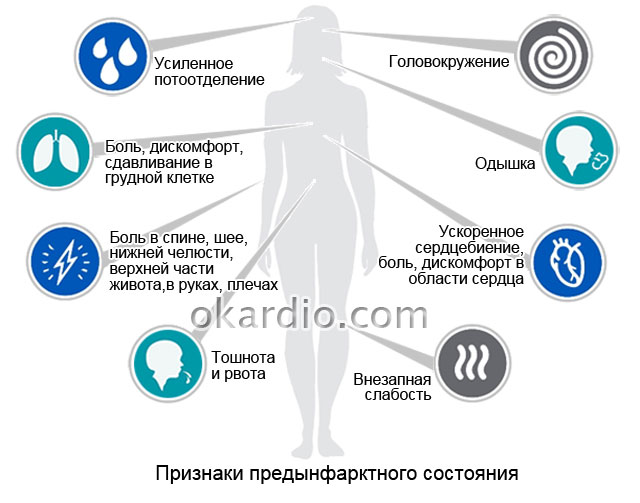 Иногда бывают смещения в конкретную сторону связанные с асимметрией самих молочных желез или с различным количеством железистой ткани в груди.
Иногда бывают смещения в конкретную сторону связанные с асимметрией самих молочных желез или с различным количеством железистой ткани в груди.
Локальную боль (местную) внутри железы, усиливающуюся при движении, пациенты зачастую характеризуют как резкую, кинжальную или, наоборот, тупую и ноющую. Она встречается при кистозных включениях в молочной железе. Наполняясь, жидкостное образование раздвигает ткани, что и приводит к появлению неприятных ощущений в конкретной зоне железы, а выраженность жалоб зависит от степени наполнения полости. Кисты – самые доброкачественные из всех проблем, но именно они вносят максимальный дискомфорт в жизнь женщины.
У подростков кисты чаще асимптоматичны и никаких жалоб не вызывают. Диагностируются при ультразвуковом исследовании, иногда их можно заподозрить при осмотре железы – появлении синюшной окраски на коже ареолы соска. При скрининговом обследовании школьниц именно кисты в молочной железе были наиболее частой патологией, хотя девушки и не предъявляли жалоб на болезненность. В подростковом возрасте не леченые кисты часто осложняются воспалительными процессами.
В подростковом возрасте не леченые кисты часто осложняются воспалительными процессами.
Воспаление молочной железы – мастит – проявляется болезненностью, сопровождается покраснением кожи над данным местом и повышением температуры как местной, так и общей. Клиническая картина, как правило, развивается быстро – в течение 1-2 дней. Существует ошибочное мнение, что маститы бывают только у кормящих женщин. Это действительно частое осложнение в данной группе: возникает, как правило, в первые 2-3 недели после родов, причем в большинстве случаев – после первых родов; имеет две причины возникновения – лактостаз и инфицирование (в результате проникновения инфекции через трещины и/или другие повреждения сосков).
В нашей практике часто приходится сталкиваться с воспалениями молочных желез у подростков или у женщин вне периода лактации. Смена сезона или резкий перепад температур, сквозняки – наиболее частые причины маститов. Всплеск таких обращений мы наблюдаем в майский период. Но в этом году – в начале осени (после невыносимой жары) количество пациентов с данной патологией резко увеличилось. Для своевременного назначения лечения важно при первых же симптомах обращаться к врачу, тогда, скорее всего, будет достаточно местного антибактериального лечения. В запущенных же случаях не исключено хирургическое вскрытие абсцесса.
Для своевременного назначения лечения важно при первых же симптомах обращаться к врачу, тогда, скорее всего, будет достаточно местного антибактериального лечения. В запущенных же случаях не исключено хирургическое вскрытие абсцесса.
В лечении мастита наметились существенные изменения. В специализированных центрах все больше используется тонкоигольная биопсия и консервативное лечение, а не хирургическое вмешательство. Хочется отметить существенный момент, что после излечивания не остается кожных рубцов и дефектов.
При постоянных, опоясывающих болях в молочных железах, не связанных с менструальным циклом, надо исключать корешковый синдром и другие проблемы с позвоночником. Остеохондроз, сколиоз, остеопения могут являться причинами болей в молочной железе.
адача врача – разобраться и найти причину Ваших жалоб. Всегда надо помнить, что организм человека – это единое целое, и в его процессы вовлечены сразу несколько органов и систем.
Боль – это сигнал организма о том, что стоит обратить внимание на себя и пройти медицинский осмотр.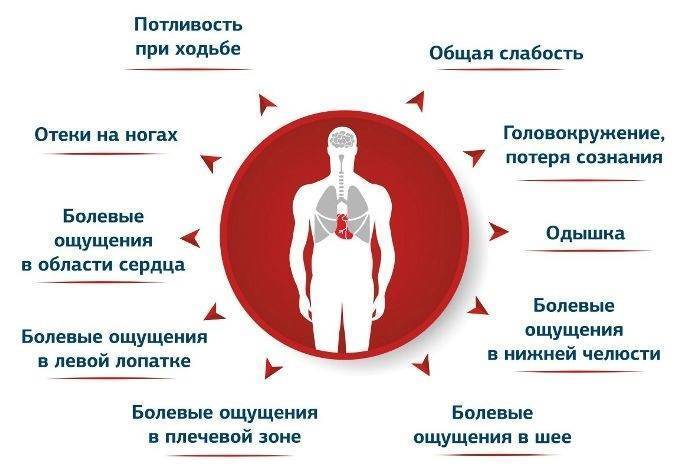 Боль – не позволяет поставить диагноз, но стимулирует наших пациентов прийти к врачу. Помните, что отсутствие боли – не является показателем здоровья.
Боль – не позволяет поставить диагноз, но стимулирует наших пациентов прийти к врачу. Помните, что отсутствие боли – не является показателем здоровья.
Боль в груди у женщин: причины, диагностика и лечение
Боль или дискомфорт в груди — частый симптом сердечного приступа как у мужчин, так и у женщин. Любой, кто испытывает боль или дискомфорт в груди, которая длится несколько минут или повторяется, должен обратиться за неотложной медицинской помощью.
В некоторых случаях боль или дискомфорт могут быть вызваны другими причинами, такими как изжога, рефлюкс, проблема с легкими или другая проблема, влияющая на сердце. Хотя некоторые возможные причины боли в груди менее серьезны, женщине следует немедленно обратиться за помощью, поскольку этот симптом может указывать на неотложную медицинскую помощь.
В этой статье мы предоставляем дополнительную информацию о типичных женских признаках и симптомах сердечного приступа и обсуждаем другие возможные причины боли в груди.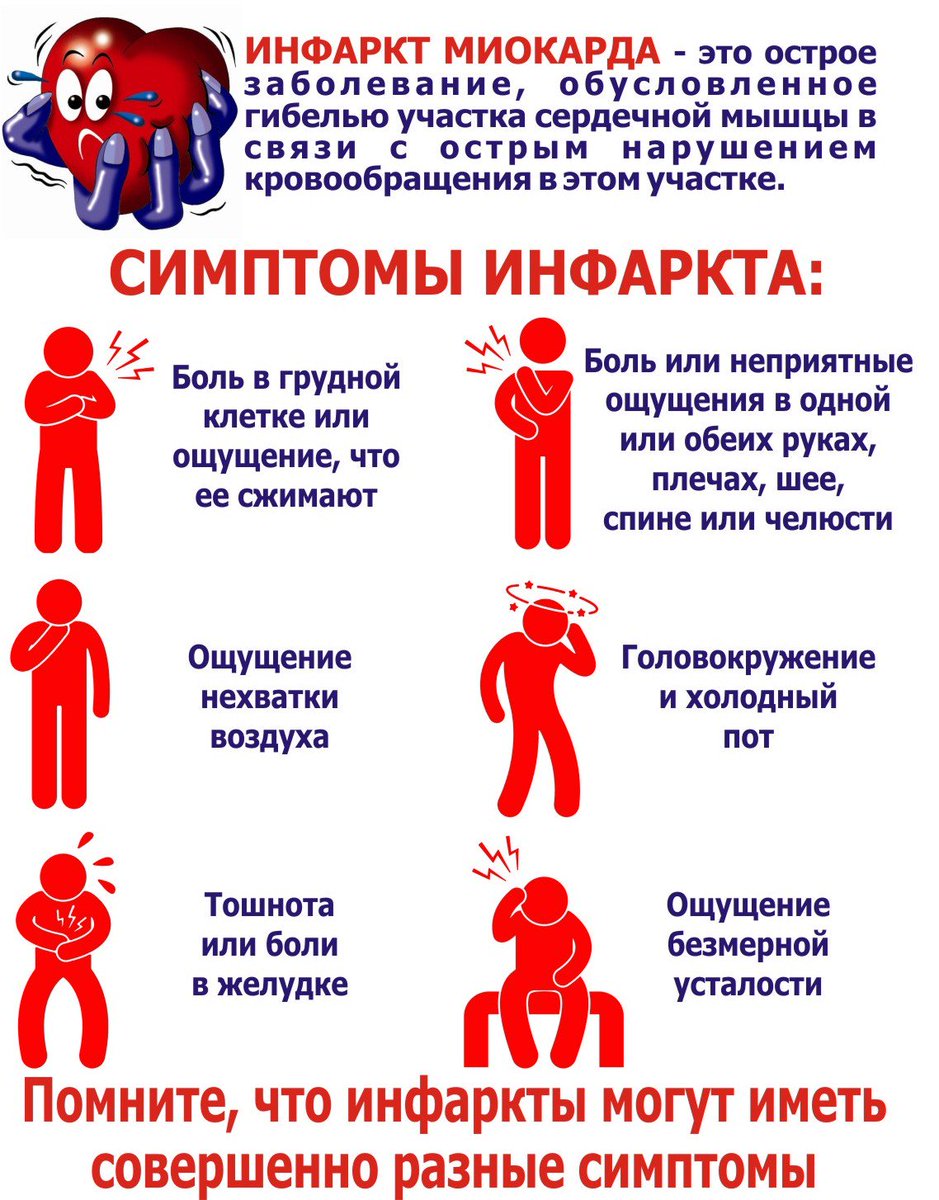
По данным Центров по контролю и профилактике заболеваний (CDC), каждая четвертая смерть мужчин и каждая пятая смерть женщин вызваны сердечными заболеваниями. Болезнь сердца относится к нескольким состояниям, которые влияют на этот орган, включая сердечный приступ.
Мужчины и женщины склонны показывать разные признаки сердечного приступа.
Женщины реже, чем мужчины, чувствуют чрезмерное давление в груди. Вместо этого они чаще испытывают головокружение, усталость или тошноту. У них также может быть боль в обеих руках, а не только в левой руке.
Любая женщина, у которой наблюдается любой из этих симптомов, должна немедленно позвонить в службу 911 или обратиться за неотложной медицинской помощью.
По данным Американской кардиологической ассоциации (AHA), типичные симптомы сердечных приступов у женщин включают:
- боль или дискомфорт в груди
- одышку
- холодный пот, головокружение или тошноту
- дискомфорт, онемение или боль в одной или обеих руках, шее, животе, челюсти или спине
- ощущение сдавливания, боль, дискомфортное давление или ощущение переполнения в центре груди
Ощущения, затрагивающие грудную клетку, обычно длятся более несколько минут или остановитесь перед повторным запуском.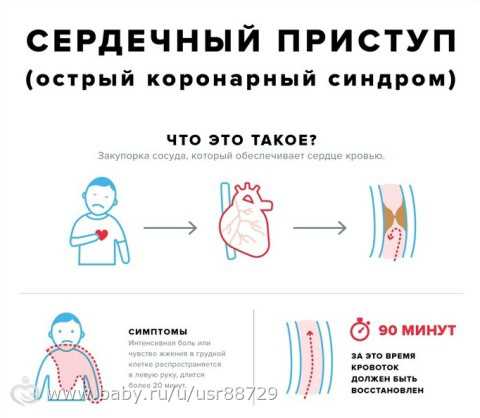
Есть несколько других возможных причин боли в груди у женщин.
Хотя многие причины не столь серьезны, как сердечный приступ, они все же могут потребовать медицинской помощи.
Заболевания сердца
Некоторые сердечные заболевания, которые могут вызывать боль в груди, включают:
- миокардит, воспаление сердечной мышцы
- стенокардия, боль, возникающая из-за того, что сердце не получает достаточно крови
- кардиомиопатия , которая представляет собой заболевание сердечной мышцы
- перикардит, воспаление мешка вокруг сердца
- расслоение аорты, которое является редким заболеванием, при котором имеется разрыв аорты
Желудочно-кишечные осложнения
В некоторых случаях В некоторых случаях боль в груди может быть связана с желудочно-кишечными осложнениями и состояниями.К ним могут относиться:
- изжога или гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- воспаление желчного пузыря или поджелудочной железы
- желчные камни
состояния легких
Другие возможные причины боли в груди связаны с легкими и могут включать:
Проблемы с костями или мышцами
В других случаях женщина может испытывать боль в груди из-за проблем с костями или мышцами.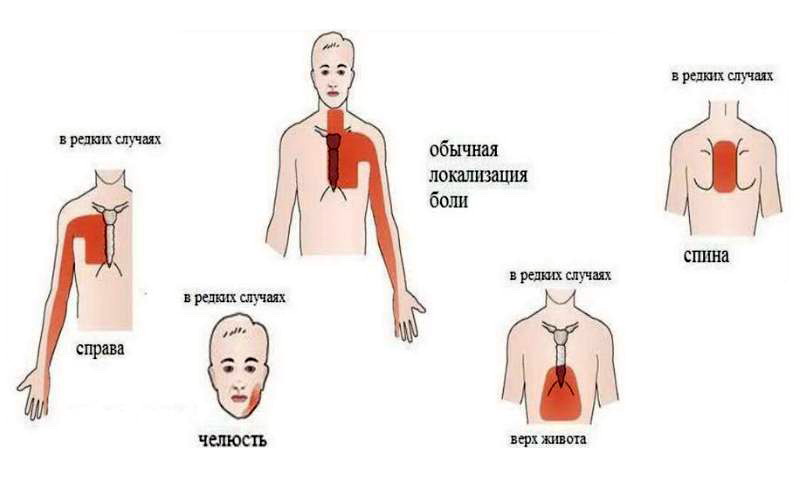
Сломанное или ушибленное ребро может вызвать боль и отек, в то время как синдром хронической боли и перенапряжение мышц могут вызывать боль в груди.
Компрессионный перелом может оказывать давление на нерв, вызывая боль.
Любому, кто страдает необъяснимой болью в груди, следует обратиться к врачу, который проведет тесты, чтобы определить основную причину и предложить соответствующее лечение.
Обычно врач задает несколько вопросов об индивидуальной и семейной истории болезни человека. Они также спросят о других симптомах и лекарствах, которые принимает человек.
Эта информация может помочь врачу исключить некоторые возможные причины.
Кроме того, врач может провести один или несколько тестов, чтобы определить причину боли. Эти тесты могут включать:
- Рентген грудной клетки : Рентген позволяет врачу осмотреть сердце, легкие и кровеносные сосуды.
- Анализы крови : Эти тесты измеряют уровень ферментов в крови.

- МРТ : это сканирование может выявить любые повреждения сердца или аорты.
- Ангиограмма : Врачи используют этот экзамен для проверки наличия закупорки в определенных артериях.
- Электрокардиограмма (ЭКГ) : Этот тест регистрирует электрическую активность сердца.
- Стресс-тесты : Врачи используют их для измерения функции сердца после нагрузки.
- Эхокардиограмма : Эхокардиограмма использует звуковые волны для записи движущихся изображений сердца.
Врач может назначить один из нескольких вариантов лечения в зависимости от диагноза и результатов анализов. Основная причина боли часто определяет срочность и продолжительность лечения.
Если боль в груди вызвана проблемами с сердцем, врач может предложить одно или несколько из следующих методов лечения:
- катетеризация сердца, которая представляет собой процедуру для открытия закупоренных артерий
- лекарства, которые открывают закрытые артерии, разрушают сгустки или разжижение крови
- Операция по восстановлению артерий
В случаях, когда причина боли в груди не связана с сердцем, врач может порекомендовать одно или несколько из следующих методов лечения:
- антациды или восстановители кислоты для предотвращения рефлюкса и изжоги
- реинфляция спавшегося легкого
- лекарства от беспокойства
Женщины должны серьезно относиться к внезапной или необъяснимой боли в груди, особенно если они испытывают какие-либо другие симптомы сердечного приступа.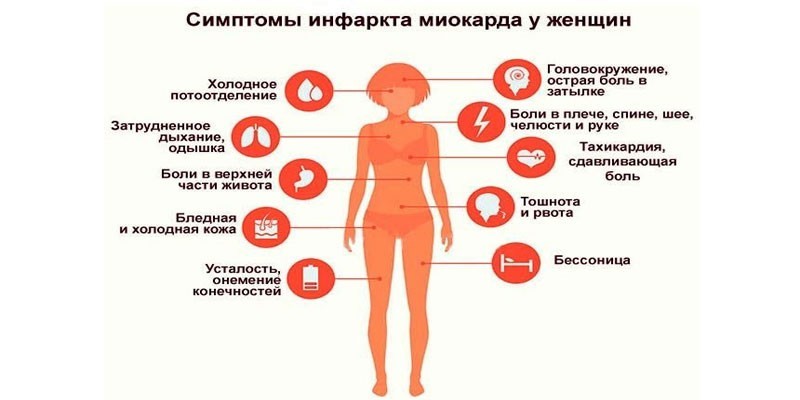
Полезно поговорить с врачом о любой боли в груди, потому что лечение обычно помогает облегчить боль и вылечить основное заболевание.
Болезни сердца у женщин: знакомство с симптомами и факторами риска
Болезни сердца у женщин: знакомство с симптомами и факторами риска
Все женщины сталкиваются с угрозой сердечных заболеваний. Знание симптомов и рисков, присущих только женщинам, а также правильное питание сердца и физические упражнения могут защитить вас.
Персонал клиники МэйоЧасто считается, что болезни сердца представляют собой большую проблему для мужчин. Однако это наиболее частая причина смерти как женщин, так и мужчин в Соединенных Штатах. Поскольку некоторые симптомы сердечных заболеваний у женщин могут отличаться от симптомов у мужчин, женщины часто не знают, что искать.
К счастью, узнав свои уникальные симптомы сердечных заболеваний, женщины могут снизить свои риски.
Симптомы сердечного приступа у женщин
Наиболее частый симптом сердечного приступа у женщин такой же, как и у мужчин, — боль в груди, давление или дискомфорт, который длится более нескольких минут или приходит и уходит. Но боль в груди не всегда бывает сильной или даже наиболее заметным симптомом, особенно у женщин. Женщины часто описывают это как давление или стеснение. И сердечный приступ можно пережить без боли в груди.
Но боль в груди не всегда бывает сильной или даже наиболее заметным симптомом, особенно у женщин. Женщины часто описывают это как давление или стеснение. И сердечный приступ можно пережить без боли в груди.
Женщины чаще, чем мужчины, имеют симптомы сердечного приступа, не связанные с болью в груди, например:
- Дискомфорт в области шеи, челюсти, плеча, верхней части спины или живота
- Одышка
- Боль в одной или обеих руках
- Тошнота или рвота
- Потение
- Дремота или головокружение
- Необычная усталость
- Расстройство желудка
Эти симптомы могут быть нечеткими и не такими заметными, как сокрушающая боль в груди, часто связанная с сердечными приступами.Это может быть связано с тем, что у женщин, как правило, возникают закупорки не только основных артерий, но и более мелких, которые снабжают кровью сердце — состояние, называемое болезнью мелких сосудов сердца или ишемической микрососудистой болезнью.
У женщин симптомы чаще возникают в состоянии покоя или даже во сне, чем у мужчин. Эмоциональный стресс может играть роль в возникновении симптомов сердечного приступа у женщин.
Поскольку женщины не всегда распознают свои симптомы как симптомы сердечного приступа, они, как правило, обращаются в отделения неотложной помощи после того, как произошло повреждение сердца.Кроме того, поскольку их симптомы часто отличаются от мужских, у женщин могут быть реже диагностированы сердечные заболевания, чем у мужчин.
Если у вас есть симптомы сердечного приступа или вы думаете, что у вас он есть, немедленно обратитесь за неотложной медицинской помощью. Не езжайте в отделение неотложной помощи, если у вас нет других вариантов.
Факторы риска сердечных заболеваний у женщин
Несколько традиционных факторов риска ишемической болезни сердца, такие как высокий уровень холестерина, высокое кровяное давление и ожирение, влияют как на женщин, так и на мужчин. Но другие факторы могут играть большую роль в развитии сердечных заболеваний у женщин.
Но другие факторы могут играть большую роль в развитии сердечных заболеваний у женщин.
К факторам риска сердечных заболеваний у женщин относятся:
- Диабет. У женщин с диабетом вероятность развития сердечных заболеваний выше, чем у мужчин с диабетом. Кроме того, поскольку диабет может изменить то, как вы чувствуете боль, вы подвергаетесь большему риску тихого сердечного приступа — без симптомов.
- Психическое напряжение и депрессия. Стресс и депрессия сильнее влияют на женское сердце, чем на мужское.Депрессия затрудняет ведение здорового образа жизни и соблюдение рекомендованного лечения.
- Курение. Курение является более значительным фактором риска сердечных заболеваний у женщин, чем у мужчин.
- Бездействие. Недостаток физической активности — главный фактор риска сердечных заболеваний. Некоторые исследования показали, что женщины менее активны, чем мужчины.

- Менопауза. Низкий уровень эстрогена после менопаузы представляет собой значительный риск развития заболеваний более мелких кровеносных сосудов.
- Осложнения беременности. Высокое кровяное давление или диабет во время беременности могут увеличить долгосрочный риск высокого кровяного давления и диабета для матери. Эти условия также повышают вероятность сердечных заболеваний у женщин.
- Семейный анамнез ранних пороков сердца. Это, по-видимому, более высокий фактор риска у женщин, чем у мужчин.
- Воспалительные болезни. Ревматоидный артрит, волчанка и другие заболевания могут повышать риск сердечных заболеваний как у мужчин, так и у женщин.
Следует ли беспокоиться о сердечных заболеваниях только пожилым женщинам?
Нет. Женщины любого возраста должны серьезно относиться к сердечным заболеваниям. Женщинам в возрасте до 65 лет, особенно тем, у кого в семье есть сердечные заболевания, также необходимо уделять пристальное внимание факторам риска сердечных заболеваний.
Что могут сделать женщины, чтобы снизить риск сердечных заболеваний?
Здоровый образ жизни помогает снизить риск сердечных заболеваний. Попробуйте эти полезные для сердца стратегии:
- Бросить курить .Если вы не курите, не начинайте. Старайтесь избегать пассивного курения, которое также может повредить кровеносные сосуды.
- Регулярные тренировки . В целом, каждый должен выполнять умеренные упражнения, например, ходить в быстром темпе, большую часть дней недели.
- Поддерживать нормальный вес . Спросите своего врача, какой вес лучше для вас. Если у вас избыточный вес, потеря даже нескольких фунтов может снизить кровяное давление и снизить риск диабета.
- Придерживайтесь здоровой диеты. Выбирайте цельнозерновые, разнообразные фрукты и овощи, нежирные или обезжиренные молочные продукты и постное мясо. Избегайте насыщенных или трансжиров, добавленных сахаров и большого количества соли.

- Управляйте стрессом . Стресс может привести к сужению артерий, что может увеличить риск сердечных заболеваний, особенно ишемической микрососудистой болезни.
- Лимит алкоголя . Если вы пьете больше одного напитка в день, сократите его. Один напиток — это примерно 360 миллилитров пива, 150 миллилитров вина или 1 стакан.5 унций (45 миллилитров) дистиллированного спирта, например водки или виски.
- Следуйте своему плану лечения. Принимайте лекарства в соответствии с предписаниями, например, лекарства от кровяного давления, разжижители крови и аспирин.
- Управляйте другими заболеваниями. Высокое кровяное давление, высокий уровень холестерина и диабет увеличивают риск сердечных заболеваний.
Упражнения для снижения риска сердечных заболеваний у женщин
Департамент здравоохранения и социальных служб рекомендует не менее 150 минут в неделю умеренной аэробной активности, 75 минут интенсивной аэробной активности в неделю или их комбинации.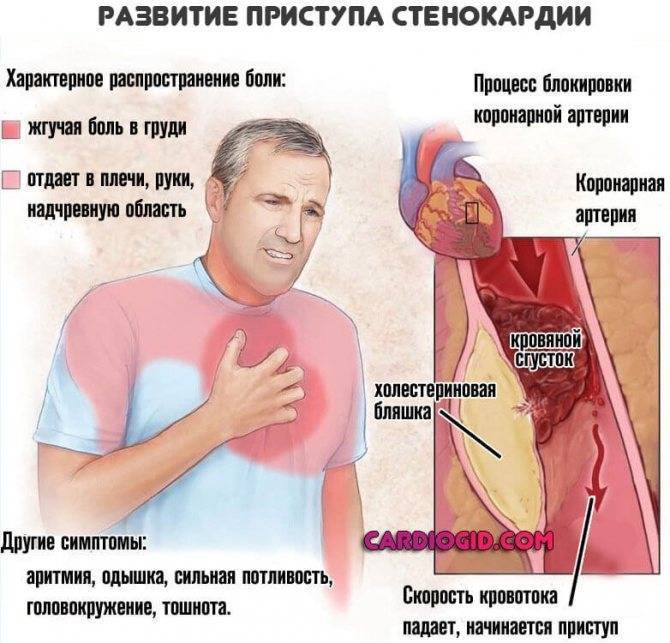
Это примерно 30 минут в день пять дней в неделю. Если это больше, чем вы можете сделать, начинайте медленно и наращивайте. Даже пять минут упражнений в день полезны для здоровья.
Для большего улучшения здоровья старайтесь заниматься физическими упражнениями от умеренной до энергичной примерно по 60 минут в день, пять дней в неделю. Также выполняйте силовые упражнения два или более дней в неделю.
Можно разбить тренировки на несколько 10-минутных занятий в течение дня. Вы по-прежнему будете получать те же преимущества для здоровья сердца.
Интервальные тренировки, в которых вы чередуете короткие периоды интенсивной активности с интервалами более легкой активности, — это еще один способ поддерживать здоровый вес, повышать кровяное давление и сохранять здоровье сердца. Например, включите короткие периоды бега трусцой или быстрой ходьбы в свои обычные прогулки.
С помощью этих советов вы также можете добавить упражнения в свою повседневную деятельность.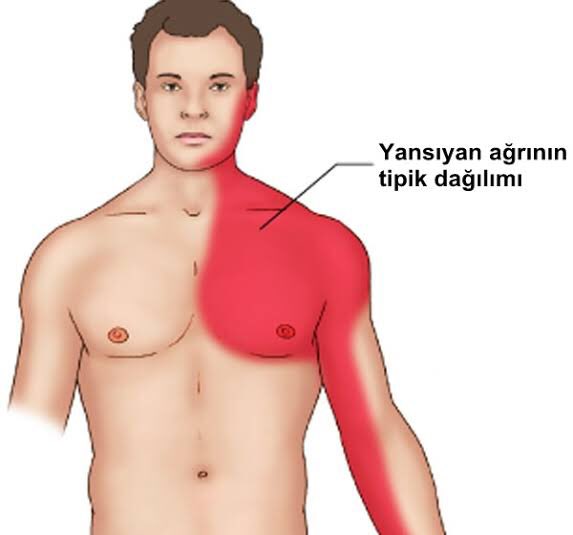
- Воспользуйтесь лестницей вместо лифта.
- Ходите пешком или ездите на велосипеде на работу или по делам.
- Марш на месте во время просмотра телевизора.
Какой здоровый вес?
То, что считается здоровым весом, варьируется от человека к человеку, но наличие нормального индекса массы тела (ИМТ) полезно. ИМТ — это показатель жира в организме, рассчитываемый на основе роста и веса. ИМТ 25 или выше может быть связан с повышенным риском сердечных заболеваний.
Измерение вашей талии (окружность талии) также является полезным инструментом, чтобы определить, есть ли у вас лишний вес.Женщины обычно считаются полными, если их талия превышает 35 дюймов (89 сантиметров).
Отличается ли лечение болезней сердца у женщин от лечения мужчин?
В целом лечение сердечных заболеваний у женщин и мужчин одинаково. Он может включать прием лекарств, ангиопластику и стентирование или операцию коронарного шунтирования.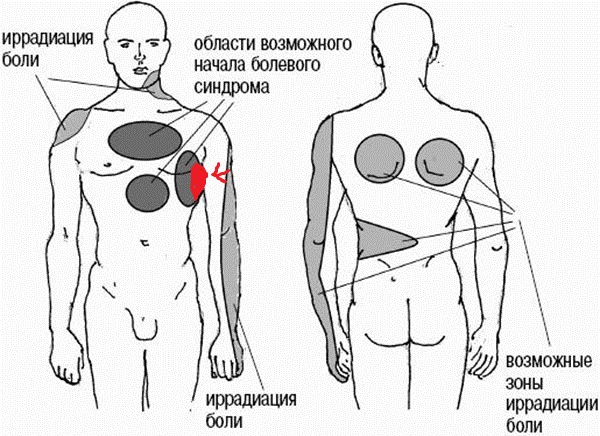
Женщинам реже назначают статины для предотвращения сердечных приступов в будущем, чем мужчинам. Однако исследования показывают, что преимущества одинаковы в обеих группах.Ангиопластика и стентирование, часто используемые методы лечения сердечного приступа, подходят как мужчинам, так и женщинам. Но при операции коронарного шунтирования женщины чаще, чем мужчины, имеют осложнения.
Кардиологическая реабилитация может улучшить здоровье и помочь вылечиться от сердечных заболеваний. Однако женщин реже направляют на кардиологическую реабилитацию, чем мужчин.
Прием аспирина для профилактики сердечных заболеваний у женщин
Если у вас случился сердечный приступ, ваш врач может порекомендовать вам ежедневно принимать низкие дозы аспирина, чтобы предотвратить другой.Но аспирин может увеличить риск кровотечения. Поэтому ежедневная терапия аспирином не рекомендуется женщинам, у которых никогда не было сердечного приступа.
Никогда не начинайте самостоятельно принимать аспирин для профилактики сердечных заболеваний. Поговорите со своим врачом о рисках и преимуществах приема аспирина.
Поговорите со своим врачом о рисках и преимуществах приема аспирина.
- Симптомы сердечного приступа. Американская кардиологическая ассоциация становится красной для женщин. https://www.goredforwomen.org/en/about-heart-disease-in-women/signs-and-symptoms-in-women/symptoms-of-a-heart-attack.Проверено 22 августа 2019 г.
- Пагидипати Н. Клиника и диагностика ишемической болезни сердца у женщин. https://www.uptodate.com/contents/search. Проверено 22 августа 2019 г.
- Симптомы сердечного приступа. Управление по женскому здоровью. https://www.womenshealth.gov/heart-disease-and-stroke/heart-disease/heart-attack-and-women/heart-attack-symptoms. Проверено 22 августа 2019 г.
- Ишемическая болезнь сердца. Национальный институт сердца, легких и крови. . https: //www.nhlbi.nih.gov/health-topics/ischemic-heart-disease. Проверено 22 августа 2019 г.
- Собхани К. и др. Половые различия в биомаркерах ишемической болезни сердца и сердечной недостаточности.
 Биология половых различий. 2018; 9: 43.
Биология половых различий. 2018; 9: 43. - Женщины и болезни сердца. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/heartdisease/women.htm. Проверено 22 августа 2019 г.
- Рекомендации по физической активности для американцев. 2-е изд. Министерство здравоохранения и социальных служб США. https: // здоровье.gov / paguidelines / второе издание. Проверено 22 августа 2019 г.
- Здоровый вес. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/healthyweight/index.html. Проверено 22 августа 2019 г.
- Пагидипати, Н. Лечение ишемической болезни сердца у женщин. https://www.uptodate.com/contents/search. Проверено 22 августа 2019 г.
- Ишемическая микрососудистая болезнь (МВД). Американская Ассоциация Сердца. https://www.heart.org/en/health-topics/heart-attack/angina-chest-pain/coronary-microvascular-disease-mvd.Проверено 23 августа 2019 г.
- Аспирин и болезни сердца. Американская кардиологическая ассоциация становится красной для женщин.
 https://www.goredforwomen.org/en/health-topics/heart-attack/treatment-of-a-heart-attack/aspirin-and-heart-disease. Проверено 23 августа 2019 г.
https://www.goredforwomen.org/en/health-topics/heart-attack/treatment-of-a-heart-attack/aspirin-and-heart-disease. Проверено 23 августа 2019 г.
Продукты и услуги
- Программа здорового образа жизни клиники Мэйо
.
Какие у женщин симптомы сердечного приступа?
В: «Мой друг прислал мне электронное письмо о том, что делать, если вы один и думаете, что у вас сердечный приступ.В нем говорится, что сильный кашель сжимает сердце и поддерживает кровоток до тех пор, пока вы не получите помощь. Также говорится, что женщины могут испытывать странные симптомы, такие как боль в челюсти вместо боли в груди. Это правда? ”
Ответ предоставлен Сюзанной М. Холл, доктором медицины, FACC, медицинским директором женской сердечно-сосудистой программы и программы кардиологической реабилитации в Институте сердца и сосудов Провиденса и кардиологом из клиники сердца Провиденс Сент-Винсент: Я просмотрела электронное письмо ( ниже), и хотя факты и рекомендации в нем далеки от совершенства, мне нравится, что он говорит о женщинах и сердечных приступах.
Большинство женщин и даже многие их врачи не считают женщин подверженными высокому риску сердечных заболеваний, даже несмотря на то, что это убийца №1 женщин в Соединенных Штатах. Фактически, согласно оценкам Американского онкологического общества и Американской кардиологической ассоциации, сердечные приступы и инсульты ежегодно уносят жизни гораздо больше женщин, чем рак легких, груди и колоректального рака вместе взятые.
Я хочу, чтобы женщины знали, что им (или напарнику) следует звонить в службу 9-1-1, если они когда-либо почувствуют странный новый дискомфорт в груди или если они испытают какие-либо симптомы, описанные далее в этой статье.
Если переждать дискомфорт сердечного приступа несколько часов, дискомфорт уйдет — потому что пораженная сердечная мышца умерла. Так что не ждите. Чем быстрее вы обратитесь за медицинской помощью, тем больше сердечной мышцы вы сохраните. Время — сердечная мышца.
Вот электронная почта. Далее следуют другие мои комментарии.
Процедура сердечного приступа: НЕ ШУТКА
(предисловие отправителя):
Женщины должны знать, что не каждый симптом сердечного приступа вызывает боль в левой руке.Помните о сильной боли в области подбородка. Возможно, во время сердечного приступа у вас никогда не будет первой боли в груди. Также частыми симптомами являются тошнота и сильное потоотделение.
Шестьдесят процентов людей, у которых во время сна случается сердечный приступ, не просыпаются. У меня случилась боль в челюсти, разбудившая меня от крепкого сна. Я был одним из счастливчиков. Поверьте мне, когда я говорю вам, что это боль, не похожая ни на что из того, что вы когда-либо испытывали раньше. Имея выбор между естественным рождением ребенка и сердечным приступом, с точки зрения боли; родить ребенка намного легче.
Давайте будем осторожны и будем в курсе. Чем больше мы знаем …
(переадресованный адрес электронной почты):
Кардиолог говорит, что если каждый, кто получит это письмо, отправит его 10 людям, вы можете быть уверены, что мы спасем хотя бы одну жизнь.
Прочтите это … Это может спасти вам жизнь!
Допустим, сейчас 18:15. и вы едете домой (разумеется, один) после необычно тяжелого рабочего дня. Вы устали, расстроены и разочарованы. Внезапно вы начинаете испытывать сильную боль в груди, которая начинает отдавать в руку и подниматься в челюсть.Вы всего в пяти милях от ближайшей к вашему дому больницы.
К сожалению, вы не знаете, сможете ли вы зайти так далеко. Вы прошли обучение искусственной реанимации, но парень, который преподавал курс, не сказал вам, как выполнять ее на себе.
КАК ВЫЖИТЬ ПРИ СЕРДЕЧНОЙ АТАКЕ В ОДИНОЧЕСТВЕ
Поскольку многие люди остаются одни, когда страдают сердечным приступом, без посторонней помощи, человеку, чье сердце бьется неправильно и который начинает слабеть, остается всего около 10 секунд до потери сознания.Однако эти жертвы могут помочь себе, многократно и очень сильно кашляя. Перед каждым кашлем следует делать глубокий вдох, при этом кашель должен быть глубоким и продолжительным, как при выделении мокроты из глубины грудной клетки.
Вдох и кашель необходимо повторять каждые две секунды, не переставая, до тех пор, пока не прибудет помощь или пока сердце снова не станет нормально биться. При глубоком вдохе кислород поступает в легкие, а кашлевые движения сжимают сердце и поддерживают циркуляцию крови
Сжимающее давление на сердце также помогает ему восстановить нормальный ритм.Таким образом, пострадавшие от сердечного приступа могут попасть в больницу.
Что не хватает?
Самый важный совет, которого не хватает в этом электронном письме, — это совет немедленно позвонить 9-1-1, если вы подозреваете, что у вас сердечный приступ. Сердечные приступы возникают, когда богатая кислородом кровь сталкивается с препятствием — почти всегда сгустком крови — когда кровь движется по артерии, ведущей к сердцу. Сгусток закупоривает артерию полностью или почти полностью. Без достаточного кровоснабжения сердечная мышца становится поврежденной.
Идея состоит в том, чтобы получить медицинскую помощь до того, как произойдет это повреждение. Если вы едете один и чувствуете симптомы сердечного приступа (подробнее о симптомах чуть позже), я говорю: Остановитесь. Воспользуйтесь мобильным телефоном, чтобы позвонить по номеру 9-1-1 или остановить проезжающую машину или человека. Направьте свою энергию на получение помощи. После того, как вы вызовете помощь, лягте (это помогает предотвратить головокружение) и, если возможно, примите аспирин (либо один взрослый аспирин, либо, что еще лучше, два жевательных аспирина в низких дозах, потому что жевательные таблетки быстрее попадают в ваш организм).
Если вы едете один и чувствуете симптомы сердечного приступа (подробнее о симптомах чуть позже), я говорю: Остановитесь. Воспользуйтесь мобильным телефоном, чтобы позвонить по номеру 9-1-1 или остановить проезжающую машину или человека. Направьте свою энергию на получение помощи. После того, как вы вызовете помощь, лягте (это помогает предотвратить головокружение) и, если возможно, примите аспирин (либо один взрослый аспирин, либо, что еще лучше, два жевательных аспирина в низких дозах, потому что жевательные таблетки быстрее попадают в ваш организм).
Цель — быстро добраться в больницу на машине скорой помощи. Расходы на скорую помощь того стоят, потому что парамедики или техники скорой медицинской помощи могут начать лечение в пути.
Может ли кашель поддерживать циркуляцию крови, пока вы ждете помощи?
Это своего рода поддельная рекомендация, которая может оставить у пациентов ложное чувство контроля. Вы не можете откашляться от фибрилляции сердца. «Фибрилляция» означает, что сердце бьется настолько неорганизованно, что оно потеряло способность эффективно перекачивать кровь.
(Вы можете слышать, что некоторые люди умирают в течение нескольких минут после сердечного приступа. На самом деле эти пациенты умерли, потому что прерванный кровоток — настоящий сердечный приступ — вызвал другую проблему: аритмию или нарушение нормального ритмического ритма сердца. По иронии судьбы, пациенты могут умереть от аритмии гораздо быстрее, чем от сердечного приступа, вызвавшего аритмию. Это еще одна причина, по которой нужно как можно скорее позвонить в службу 9-1-1. Парамедики могут использовать дефибриллятор, чтобы попытаться нанести удар обратно в сердце. в нормальном ритме.)
В письме смешивается сердечный приступ — закупорка артерии, которая может привести к повреждению сердечной мышцы — с сердцем, которое «неправильно бьется», т. Е. Нарушение ритма. Проблемы с ритмом могут возникать у здоровых в остальном пациентов, у которых нет ишемической болезни сердца, и могут возникать как следствие сердечного приступа. Но это не разновидность сердечного приступа.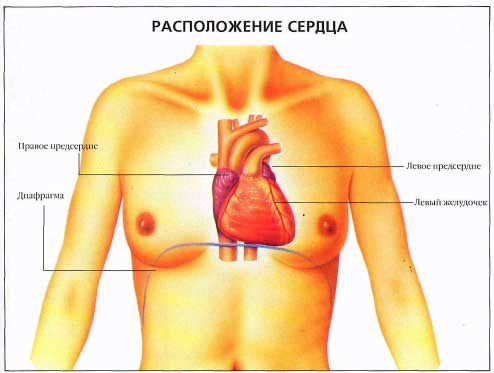
Это сложная тема, но в основном кашель может помочь только в том случае, если вы испытываете определенный вид сердцебиения — учащенный, трепещущий желудочковый ритм (нижняя камера сердца), отличный от фибрилляции.Позвоните по телефону 9-1-1 или попросите кого-нибудь позвонить для вас.
Если после звонка 9-1-1 вы начинаете терять сознание (признак аритмии), да, вы можете попробовать кашлять, чтобы восстановить ровный ритм. Не пытайтесь научиться кашлять каким-нибудь необычным способом.
Несмотря на то, что написано в электронном письме, кашель не сдавливает сердце. СЛР (сердечно-легочная реанимация) сдавливает сердце. Инструктор по СЛР не научил самостоятельно проводить СЛР потому, что вы не можете эффективно выполнять СЛР на себе.
Отличаются ли симптомы сердечного приступа у женщин?
Женщины, безусловно, могут испытывать любой из классических симптомов сердечного приступа:
- Тяжелый груз на груди
- Ощущение, похожее на изжогу
- Дискомфорт в одной или обеих руках
- Одышка
- Холодный пот
Кроме того, и мужчины, и женщины могут испытывать то, что мы называем атипичными симптомами — симптомами, которые нельзя сразу связать с сердечным приступом. Однако атипичные симптомы гораздо чаще встречаются у женщин. Эти симптомы могут включать следующее:
Однако атипичные симптомы гораздо чаще встречаются у женщин. Эти симптомы могут включать следующее:
- Боль или дискомфорт в необычном месте, например в челюсти, локте или зубе
- Необъяснимое чувство обреченности или тревоги
- Смутное ощущение, что что-то не так
- Внезапная слабость или сильная утомляемость (некоторые женщины принимают это за грипп)
- Одышка
- Тошнота
Типичные или атипичные симптомы сердечного приступа могут проявляться сильно и быстро, или же они могут проявляться медленно и усиливаться в течение часа или двух.
Как сердечный приступ может вызвать боль в челюсти?
Мы все устроены немного по-разному. Эти индивидуальные различия включают нервные пути, ведущие от наших внутренних органов. В зависимости от ваших нервных путей вы можете испытывать «отраженную боль» — боль, которая возникает в одной части тела, но ощущается в другой. Во время сердечного приступа, хотя сигналы вашего тела могут исходить из сердца, нервные пути могут передавать боль в челюсть, локоть или даже зуб — и да, дискомфорт может быть достаточно серьезным, чтобы разбудить вас от звука. спать.
спать.
Сердечный приступ более болезнен, чем роды?
Я никогда не слышал, чтобы мне говорили, что сердечный приступ более болезнен, чем роды. На самом деле кардиологи избегают слова «боль», потому что ощущения, связанные с сердечными приступами, не резкие и не возникают в виде сильных волн, как при родах.
Сердечные приступы обычно связаны с постоянным дискомфортом, который нарастает — быстро или медленнее — от более низкой интенсивности до высокой. Пациенты описывают это ощущение как тяжесть, болезненность, давление или жжение.
Расскажите о себе
Я рада, когда общественность обращает внимание на риск сердечных заболеваний у женщин. Чтобы помочь распространить информацию, поговорите со своими друзьями и членами семьи о типичных и нетипичных признаках сердечного приступа и о важности звонка в службу 9-1-1.
Я тоже хочу сделать пробку для профилактики. Независимо от вашего текущего состояния здоровья, вы можете многое сделать для снижения риска сердечного приступа и инсульта, занимаясь спортом, соблюдая здоровую диету, поддерживая здоровый вес и поддерживая кровяное давление, уровень сахара в крови и холестерин на хорошем уровне.
Доступны дополнительные ресурсы, которые помогут вам сохранить здоровье сердца.
Признаков сердечного приступа у женщин
В фильмах обычно очевидно, что у кого-то случается сердечный приступ — звезда обхватывает себя за грудь, перестает дышать и падает, когда близкие бросаются на помощь. Но на самом деле сердечный приступ не всегда так очевиден, особенно когда у женщины сердечный приступ.Сердечный приступ — это когда кровоток, доставляющий кислород к вашему сердцу, резко снижается или полностью прекращается.Обычно это происходит, когда артерии, кровоснабжающие сердце, стали жесткими и суженными из-за скопления жира, холестерина и других веществ.
В то время как мужчины и женщины могут чувствовать боль или дискомфорт в груди во время сердечного приступа, женщины часто испытывают и другие симптомы. Большинство сердечных приступов начинаются медленно. Вы можете ощущать лишь легкую боль или дискомфорт, и вы можете даже не знать, что это проблема с вашим сердцем — некоторые женщины ошибочно полагают, что у них грипп или сильная изжога.
По данным Американской кардиологической ассоциации, признаки сердечного приступа у женщин включают:
- Неудобное давление, сдавливание, ощущение полноты или боль в центре груди. Это длится более нескольких минут или проходит и возвращается.
- Боль или дискомфорт в одной или обеих руках, спине, шее, челюсти или животе.
- Одышка с дискомфортом в груди или без него.
- Другие признаки, такие как холодный пот, тошнота или головокружение.
Как и у мужчин, наиболее частым симптомом сердечного приступа у женщин является боль или дискомфорт в груди. Но женщины несколько чаще, чем мужчины, испытывают некоторые другие общие симптомы, особенно одышку, тошноту / рвоту, боль в спине или челюсти.
Независимо от того, что, если вы или ваш любимый человек испытываете какие-либо из вышеперечисленных симптомов, звоните 9-1-1. Когда у вас сердечный приступ, на счету каждая секунда, и лучше пройти обследование и получить отчет о своем здоровье, чем слишком стесняться ошибиться. Персонал службы неотложной медицинской помощи (EMS) может осмотреть вас и начать лечение по прибытии.
Персонал службы неотложной медицинской помощи (EMS) может осмотреть вас и начать лечение по прибытии.
Является ли боль в верхней части спины признаком сердечного приступа?
Боль в верхней части спины может быть признаком сердечного приступа, особенно у женщин.
Может быть, вы потратили немного больше времени на работу в саду на выходных, или, возможно, вы перенесли какую-то мебель на склад. Теперь у тебя болит спина. Но могло ли это быть что-то еще?
Большинство из нас знает классическую картину сердечного приступа: мужчина хватается за грудь от боли.Но в большинстве случаев сердечные приступы у женщин происходят иначе.
Женщины чаще испытывают более тонкие симптомы. Например, они могут чувствовать боль в верхней части спины, челюсти, зубах и шее, особенно если она возникает вместе с другими симптомами, такими как внезапное потоотделение без нагрузки, одышка или чувство тревоги.
Институт сердца и сосудов Нортона
Специалисты Института сердца и сосудов Norton предоставляют услуги сердечно-сосудистой помощи большему количеству людей — около 250 000 ежегодно — чем любой другой поставщик медицинских услуг в Луисвилле и Южной Индиане.
(502) 891-8300
Какая связь между болью в верхней части спины и сердечным приступом?
Почему дискомфорт в спине может быть признаком сердечного приступа? Ответ — «отраженная боль». Это когда мозг не понимает, откуда взялась боль. В то время как сердце может испытывать недостаток кислорода, нервы, соединяющие сердце с мозгом, также сливаются с нервами, соединяющими голову и шею, поэтому сигналы неверно интерпретируются. Боль в спине, шее или челюсти, связанная с сердечным приступом, также более диффузная, поэтому трудно определить ее точное место.
Подробнее:
Сердечный приступ женщины не похож на сердечный приступ мужчины
Не игнорируйте симптомы сердечного приступа или инсульта: есть отделения неотложной помощи в районе Луисвилля
Боль в левой руке: когда волноваться
Не все сердечные приступы одинаковы, и не все люди имеют одинаковую тяжесть симптомов. Кроме того, многие люди игнорируют симптомы как нечто незначительное. Важно проверить, есть ли у вас какие-либо необычные симптомы, есть ли у вас факторы риска сердечного приступа или есть сочетание симптомов, которые могут указывать на проблему.
Важно проверить, есть ли у вас какие-либо необычные симптомы, есть ли у вас факторы риска сердечного приступа или есть сочетание симптомов, которые могут указывать на проблему.
Лучшее руководство — это знать свой личный исходный уровень и понимать свои факторы риска. Если вы курите или страдаете диабетом, ваши шансы на сердечный приступ увеличиваются. Иногда у людей, которые не имеют факторов риска и которые в остальном считаются здоровыми, могут возникнуть сердечные приступы. Если вы не сделали ничего физического, чтобы вызвать эту боль в спине, но вместе с болью чувствуете беспокойство или сильную усталость, это может означать, что у вас сердечный приступ.
Общие симптомы сердечного приступа могут быть:
- Давление, стеснение или боль в груди
- Боль или боль в шее, челюсти или спине
- Тошнота, несварение желудка, изжога или боль в животе
- Одышка даже при отсутствии физических нагрузок
- Потение
- Необычная усталость
- Дремота или головокружение
Если вы считаете, что у вас сердечный приступ, не ждите помощи
Позвоните 911 или попросите кого-нибудь отвезти вас в ближайшее отделение неотложной помощи. Позвонив в службу 911, вы можете:
Позвонив в службу 911, вы можете:
- Примите нитроглицерин, если это предписано врачом.
- Принимайте аспирин, но только по назначению врача. Аспирин может взаимодействовать с другими лекарствами, и его следует принимать только по рекомендации врача.
У женщин могут быть сердечные приступы без боли в груди и они могут не распознавать симптомы.
Когда я добрался до отделения скорой помощи, я заметил пожилую женщину, которая выглядела неуютно.Ранее этим вечером у нее появилась боль чуть выше пупка. Через несколько часов, когда ее симптомы не исчезли, ее семья доставила ее в больницу для обследования. Она была потной, тошнотворной и тяжело дышала.
У нее никогда не было боли в груди. Но даже без этого симптома я был уверен, что у нее сердечный приступ. Многие люди не распознают признаки сердечного приступа, особенно у женщин. Отсутствие осведомленности может привести к тому, что люди будут ждать, пока не придут в отделение неотложной помощи, и потенциально могут получить повреждения сердца.
Боль в груди остается наиболее частым симптомом сердечного приступа у мужчин и женщин. Но у женщин, перенесших сердечный приступ, вероятность появления необычных симптомов, таких как тошнота, головокружение, боль в области пупка, учащенное сердцебиение, боль в шее или руке, выше, чем у мужчин. Они также чаще, чем мужчины, переносят сердечный приступ без боли в груди. Кроме того, среди молодых женщин растет число случаев сердечных заболеваний и госпитализаций по поводу сердечных приступов.
У моего пациента было высокое кровяное давление, а также диабет, оба фактора риска сердечных заболеваний.Кроме того, как часть ее первоначального обследования в отделении неотложной помощи, она получила электрокардиограмму (или ЭКГ), снимок ее сердца, который показал мне, что ее сердечная мышца была повреждена из-за отсутствия кровотока.
Задав ей несколько вопросов о том, как она себя чувствует и прислушалась к своему сердцу и легким, я поделился с ней своими опасениями. Нам нужно было сделать коронарную ангиограмму — процедуру, чтобы проверить, нет ли закупорок в кровеносных сосудах, питающих сердце. Если бы были закупорки, мы бы попытались открыть кровеносные сосуды с помощью стента.
В кардиологии мы знаем, что время — это мышца: чем больше времени проходит, тем больше сердечная мышца остается без кислорода во время сердечного приступа. Нам нужно было действовать быстро.
Она не могла понять, как у нее может случиться сердечный приступ, не чувствуя боли в груди. Я позвонил ее дочери из отделения неотложной помощи и объяснил ситуацию.
Пациентка сама была адвокатом, пытаясь избежать того, что, по ее мнению, было бы ненужной процедурой. Для нее мы были сосредоточены не на том.Она хотела, чтобы мы избавились от ее боли в животе. Я показал ей ЭКГ. Мы обсуждали, что у нее продолжалась травма сердца, и это проявлялось в боли, которую она испытывала в животе.
Вскоре после этого мы провели ангиограмму и обнаружили, что одна из артерий, питающих ее сердце, заблокирована на 100 процентов. После того, как был установлен стент, чтобы артерия оставалась открытой, боль в животе исчезла.
Несколько недель спустя я увидел в приемном отделении другую женщину. Дома у нее кружилась голова и тошнило, и ее семья убедила ее приехать в больницу.Когда я поговорил с ней более подробно, она рассказала, что в предыдущий день у нее возникали боли в левой руке. Она думала, что это, вероятно, из-за проблем с мышцами. Она тоже не думала, что это может быть связано с ее сердцем, потому что никогда не чувствовала дискомфорта в груди. К тому времени, как наши пути пересеклись, сердечная мышца у нее уже была необратимо повреждена.
Болезнь сердца часто называют мужским заболеванием. Как правило, сердечные приступы в телешоу и фильмах случаются только у толстых белых мужчин, сжимающих кулаками грудь.Поэтому многие считают, что признаки сердечного приступа невозможно пропустить, но они могут быть незаметными. Например, многих женщин беспокоит рак груди, но вероятность смерти от сердечно-сосудистых заболеваний у женщин выше, чем от всех форм рака вместе взятых.
«Только 60 процентов женщин знают, что болезнь сердца — убийца номер один для женщин», — сказала Соня Толани, кардиолог из Медицинского центра Ирвинга Колумбийского университета. «Для женщин из числа этнических меньшинств этот показатель снижается до одной трети».
Толани и ее коллега Натали Белло, также кардиолог из Колумбийского университета, создали мобильное приложение Love My Heart for Women, чтобы помочь женщинам узнать о сердечно-сосудистых заболеваниях и их рисках.
«Многим нашим друзьям исполнилось 40 лет, и они были озабочены тем, чтобы сделать маммографию, но никто не говорил об их риске сердечных заболеваний», — сказал Толани. «Нам было ясно, что наши сверстники не очень хорошо осведомлены о здоровье сердца».
Начиная с первого Американского месяца сердца в 1964 году, каждый февраль мы проводим различные общественные инициативы по повышению осведомленности о сердечных заболеваниях. В 2004 году Американская кардиологическая ассоциация создала инициативу Go Red For Women для повышения осведомленности о сердечных заболеваниях у женщин, а также для сбора средств на исследования, чтобы помочь уменьшить болезни сердца и инсульт у женщин.
Принимая участие в этих мероприятиях и нося красное, мы должны также помнить о женщинах в отделении неотложной помощи, которые не сжимали грудь, но все равно перенесли сердечные приступы. Болезнь сердца может не ощущаться и не выглядеть одинаково от человека к человеку, но она может повлиять на всех, вне зависимости от того, в месяц сердце или нет.
Эрсилия М. ДеФилиппис — научный сотрудник кардиолога в Медицинском центре Ирвинга Нью-Йоркского Пресвитерианского / Колумбийского университета в Нью-Йорке.
Симптомы сердечного приступа у женщин
Симптомы сердечного приступа у женщин | Признаки сердечного приступа у женщинCOVID 19 Важная информация о реакции на коронавирус South Denver Cardiology Associates.Узнать больше
Признаки и симптомы сердечного приступа у женщин
Знаете ли вы, как определить симптомы сердечного приступа у женщин?
Почему женщинам нужно знать о сердечных заболеваниях
- Сердечная болезнь — убийца номер один среди женщин, вызывающий каждую третью смерть ежегодно
- В течение одного года от сердечного приступа умирает больше женщин, чем мужчин
- Смертность афроамериканок от сердечно-сосудистых заболеваний выше, чем у белых женщин
- Диабет — фактор риска сердечных заболеваний
- Почти две трети смертей от сердечных приступов у женщин происходят среди тех, у кого в анамнезе не было боли в груди
- 8 миллионов американских женщин в настоящее время живут с сердечными заболеваниями; 85 000 человек в возрасте до 65 900 20
Доктор.Синтия Бейтман о женщинах и болезнях сердца,
Посмотрите видео, чтобы узнать больше о:
- Симптомы
- Узнай знаки
- Воздействие стресса
Наиболее частым симптомом сердечного приступа у женщин является боль, давление или дискомфорт в груди. Но это не всегда серьезный или даже самый заметный симптом, особенно у женщин.А иногда у женщин может случиться сердечный приступ без болей в груди. У женщин чаще, чем у мужчин, возникают симптомы сердечного приступа, не связанные с болью в груди, например:
- Дискомфорт в области шеи, челюсти, плеча, верхней части спины или живота
- Одышка
- Боль в правой руке
- Тошнота или рвота
- Потение
- Дремота или головокружение
- Необычная усталость
Немедленно позвоните 9-1-1, если у вас возникнут какие-либо из вышеперечисленных симптомов.


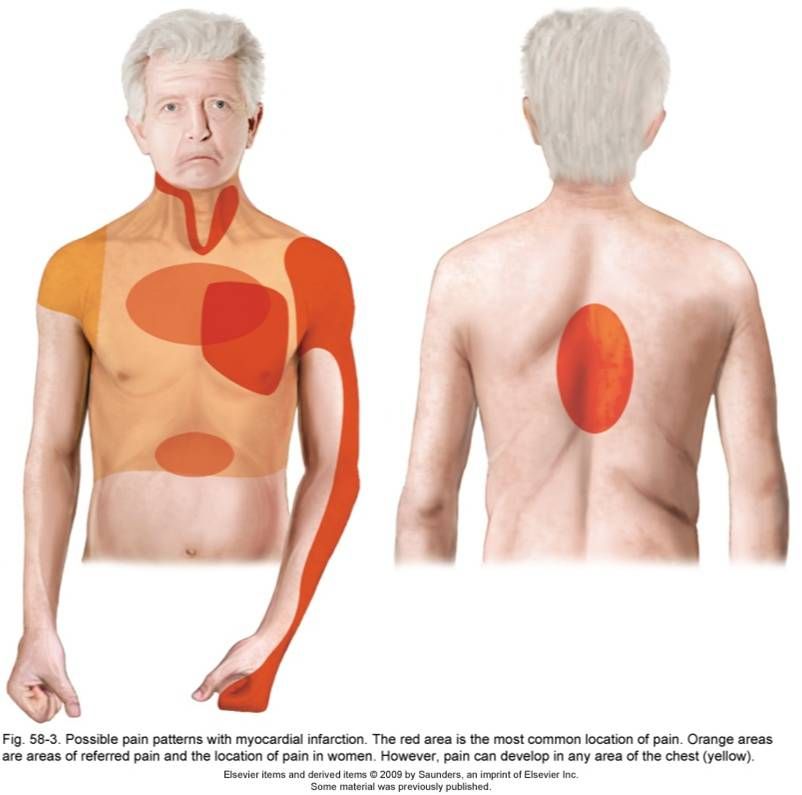 И, напротив, недостатком в рационе овощей, фруктов, цельных злаков, бобовых, зелени.
И, напротив, недостатком в рационе овощей, фруктов, цельных злаков, бобовых, зелени. При повышении артериального давления происходит напряжение миокарда, отчего возникает еще большая потребность сердца в кислороде. Это провоцирует приступ стенокардии.
При повышении артериального давления происходит напряжение миокарда, отчего возникает еще большая потребность сердца в кислороде. Это провоцирует приступ стенокардии.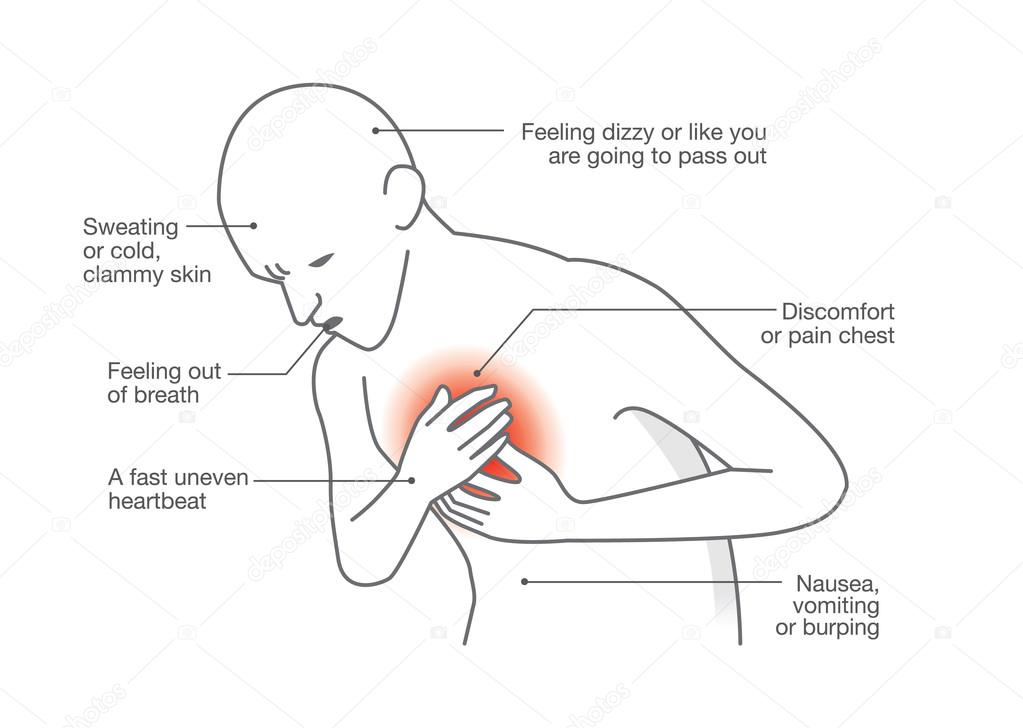 Также могут выявляться признаки кислородного голодания миокарда.
Также могут выявляться признаки кислородного голодания миокарда.
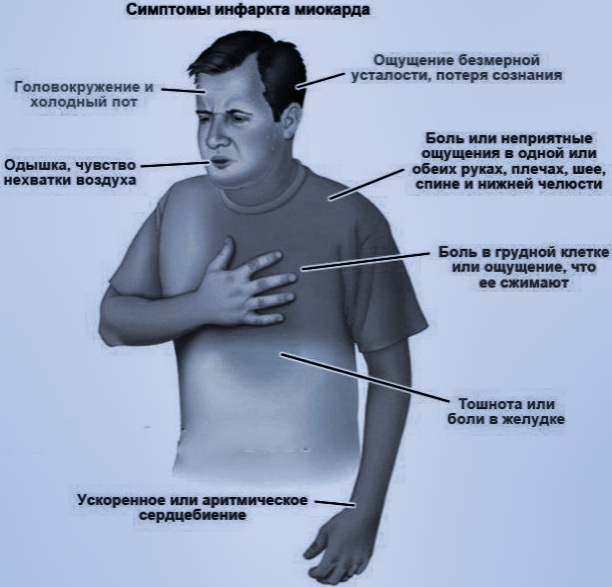
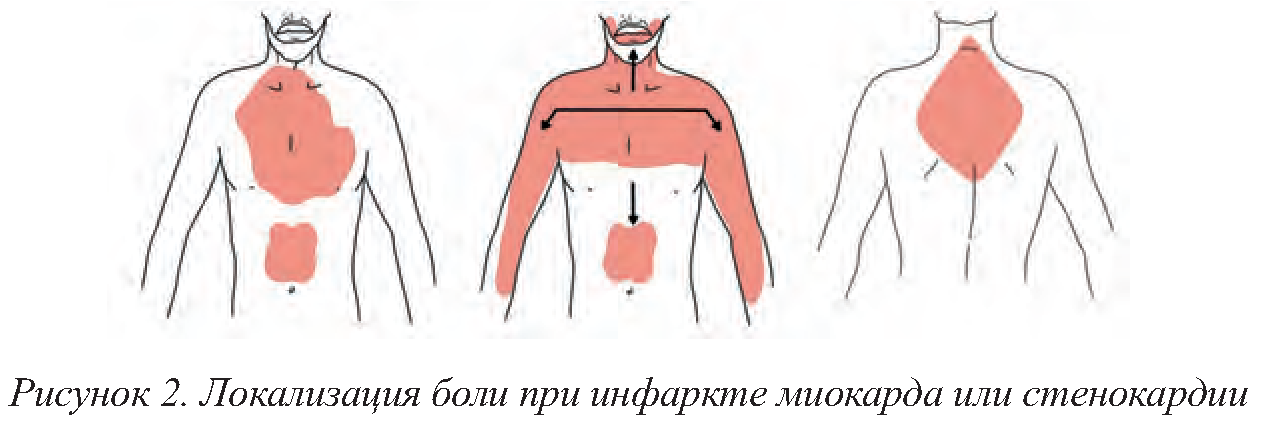 Энергия в вас бурлит, сил хоть отбавляй. Вы готовы свернуть горы.
Энергия в вас бурлит, сил хоть отбавляй. Вы готовы свернуть горы. Постепенно вы осваиваетесь на новом месте, приходите к пониманию «правил игры» и принципов всего рабочего процесса. Вы также успели ближе познакомиться с коллегами. А с некоторыми из них вы, возможно, уже даже подружились и встречаетесь не только на работе.
Постепенно вы осваиваетесь на новом месте, приходите к пониманию «правил игры» и принципов всего рабочего процесса. Вы также успели ближе познакомиться с коллегами. А с некоторыми из них вы, возможно, уже даже подружились и встречаетесь не только на работе. Вы достигаете хороших результатов в работе, что не остается без внимания шефа. Он все чаще удостаивает вас похвалы.
Вы достигаете хороших результатов в работе, что не остается без внимания шефа. Он все чаще удостаивает вас похвалы.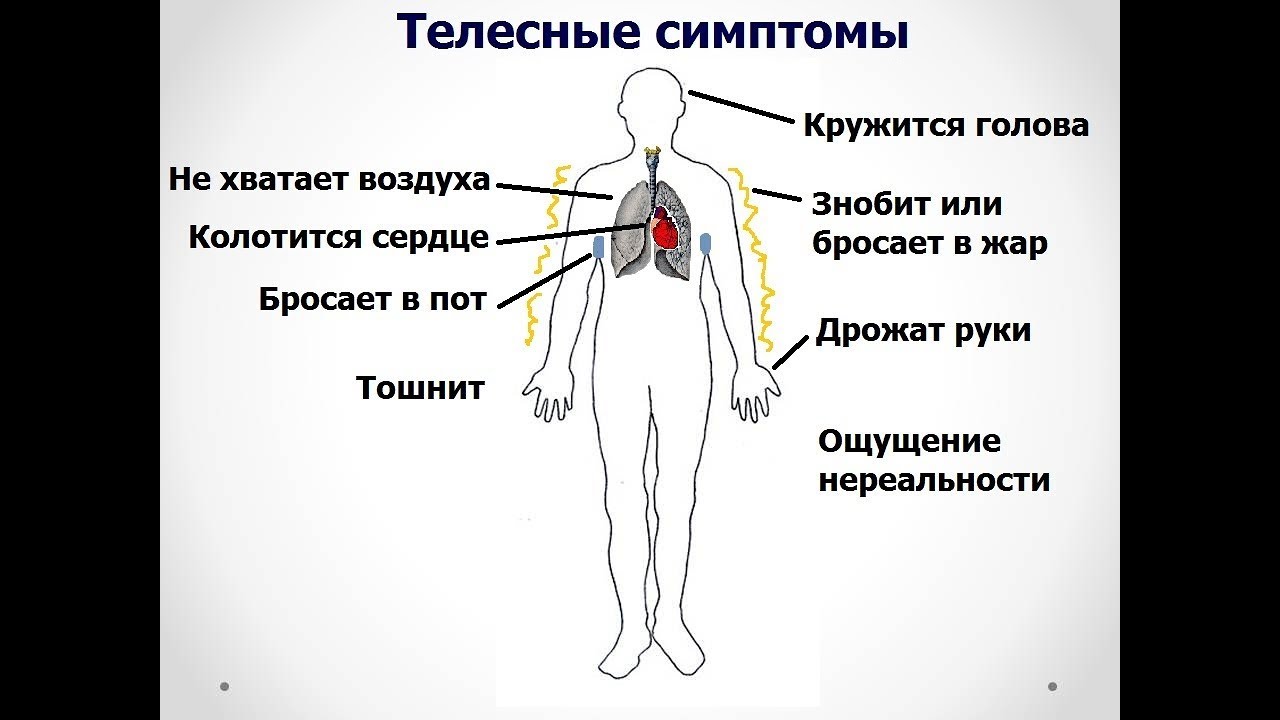 Из вас прямо-таки бьет фонтан креативных идеей для бизнеса. И то, что ваш вклад в развитие компании оценивают по заслугам, мотивирует вас еще больше. Вы много работаете над собой, посещаете различные курсы повышения квалификации. Психологически вы настроены только на успех.
Из вас прямо-таки бьет фонтан креативных идеей для бизнеса. И то, что ваш вклад в развитие компании оценивают по заслугам, мотивирует вас еще больше. Вы много работаете над собой, посещаете различные курсы повышения квалификации. Психологически вы настроены только на успех. В то же время внутренний голос подсказывает, что не так уж все плохо. В конце концов, вам удается себя убедить в том, что «везде хорошо, где нас нет».
В то же время внутренний голос подсказывает, что не так уж все плохо. В конце концов, вам удается себя убедить в том, что «везде хорошо, где нас нет».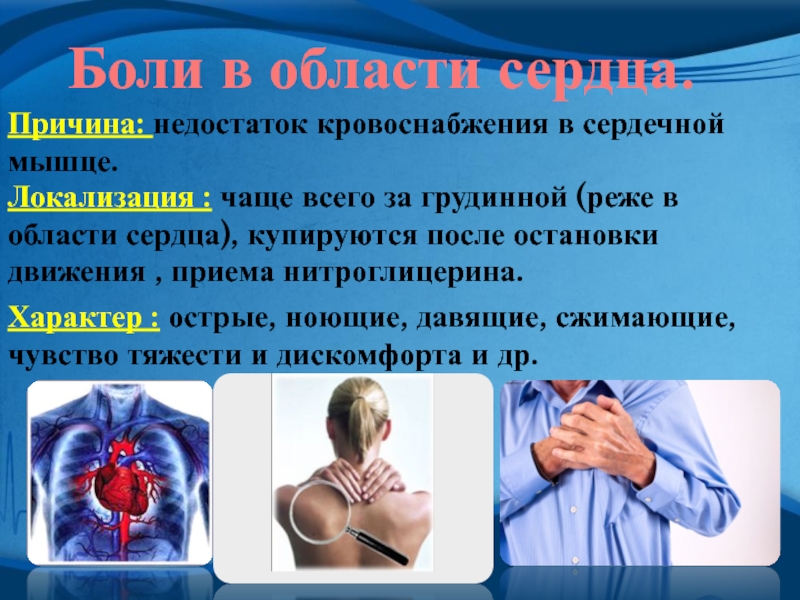


 Биология половых различий. 2018; 9: 43.
Биология половых различий. 2018; 9: 43. https://www.goredforwomen.org/en/health-topics/heart-attack/treatment-of-a-heart-attack/aspirin-and-heart-disease. Проверено 23 августа 2019 г.
https://www.goredforwomen.org/en/health-topics/heart-attack/treatment-of-a-heart-attack/aspirin-and-heart-disease. Проверено 23 августа 2019 г. Прочтите это … Это может спасти вам жизнь!
Прочтите это … Это может спасти вам жизнь!