Синусовая аритмия сердца | Медицинский центр «Президент-Мед»
Синусовая аритмия — это состояние, при котором сердце бьется в нормальном ритме, но паузы между сокращениями неравномерные. Человек может чувствовать, что сердце выскакивает из груди или замирает на некоторое время.
Наблюдаться синусовая аритмия может после перенесенного стресса, физической нагрузки, употребления пищи и так далее. В этих ситуациях неуравновешенность сокращений является физиологическим состоянием, а не проявлением недомогания. Однако бывают случаи, когда аритмия – это реакция организма на развивающиеся патологии сердца и болезни внутренних органов. Поэтому обязательно нужно обратиться к кардиологу, если в области грудной клетки ощущается дискомфорт. Диагностировать заболевание можно с помощью ЭКГ.
Симптомы и признаки синусовой аритмии
У каждого пациента проявляется синусовая аритмия по-разному, симптоматика зависит от того насколько быстро происходят сокращения сердечной мышцы.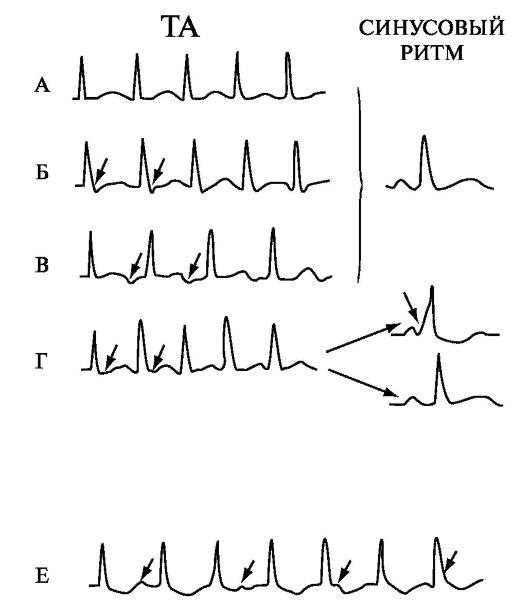
Признаки синусовой аритмии:
- Дискомфортные ощущения в области грудной клетки.
- Одышка и невозможность глубоко вдохнуть.
- Слабость, быстрая утомляемость.
- Обмороки, головокружения.
- Замедление сердцебиения.
- Прощупывается сильная пульсация в области висков.
Патологии сердечного ритма могут стать катализатором для развития болезней позвоночника, анемии, гормональных нарушений и других заболеваний.
Причины синусовой аритмии
В некоторых случаях синусовая аритмия сердца может возникнуть вследствие приема антиаритмических и кардиоактивных препаратов. Аномалия может развиться, если не хватает кислорода, а также полезных веществ, тогда сердечная мышца не расслабляется до конца и плохо сокращается.
К основным первопричинам развития патологии относят:
- Болезни сердечно-сосудистой системы: кардиомиопатия, сердечная недостаточность, ишемическая болезнь и т. п.
- Вегетососудистая дистония.

- Астма, бронхиты.
- Болезни надпочечников.
- Сахарный диабет.
- Инфекции: тиф, бруцеллез.
Синусовая аритмия часто диагностируется у людей с ожирением и вредными привычками. Может развиваться патология также у беременных (проходит после рождения ребенка), а также у детей. В детском организме сбои в синусовом ритме сердца, отражаемые на дыхании, не считаются недомоганием. У юных пациентов аритмия может появиться после перенесения воспалительных, а также инфекционных заболеваний. В любом случае следует обратиться к кардиологу, чтобы исключить вероятность развития серьезных сердечно-сосудистых недугов.
Лечение синусовой аритмии
Вариации синусовой аритмии, не связанные с тяжелыми сердечно-сосудистыми и другими наносящими урон организму заболеваниями, могут лечиться в домашних условиях.Но надо отметить, медикаментозную терапию прописывает только кардиолог в индивидуальном порядке после детального обследования пациента. Самоназначение препаратов может навредить.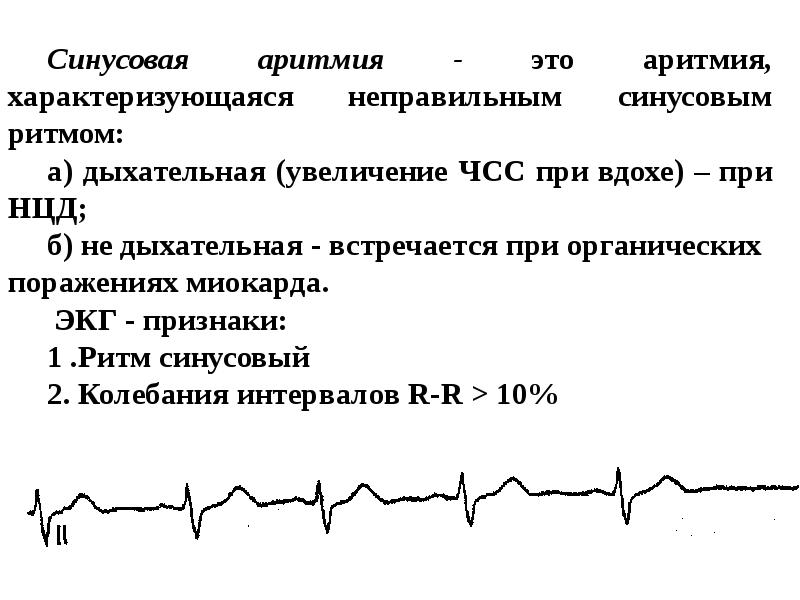
В первую очередь лечение направлено на укрепление сердечно-сосудистой системы и всего организма. При значительных отклонениях от показателей нормального ритма применяются антиаритмические препараты, в особо тяжелых случаях устанавливают кардиостимулятор.
Методика лечения синусовой аритмии подбирается в зависимости от состояния пациента, при этом учитывается его возраст, а также устойчивость нервной системы и наличие других заболеваний. В некоторых случаях достаточно лишь провести профилактические меры.
Профилактика синусовой аритмии
Большое значение в лечении и профилактике болезни имеет отдых, больной должен нормально спать. Следует оградить себя от ненужных стрессов и неврозов, позитивное настроение поможет сохранить здоровье, а также спокойствие.
Важная роль отводится диете, в рацион нужно включить фрукты, орехи, мед, овощи. Эти продукты восполнят недостаток витаминов в организме, из-за недостатка которых развиваются патологии сердца.
Насыщать организм кислородом, правильно питаться, отказаться от вредных привычек – все это должен сделать человек, который хочет навсегда позабыть о проявлениях синусовой аритмии. Пациентам можно плавать, совершать пешие прогулки на свежем воздухе, главное не переусердствовать с физической нагрузкой.
Пациентам можно плавать, совершать пешие прогулки на свежем воздухе, главное не переусердствовать с физической нагрузкой.
Для диагностики и лечения синусовой аритмии сердца обращайтесь в медицинские центры Президент-Мед.
Автор: Лаврова Нина Авенировна
Заместитель генерального директора по медицинской части
Окончила Ярославский государственный медицинский институт по специальности «Лечебное дело»
Медицинский опыт работы — 25 лет
Записаться к врачу
ОТЗЫВЫ КЛИЕНТОВ
Светлана Харламова
Хочу выразить благодарность клинике «Президент» в городе Видное за лечение моей сестры Харламовой Анфисе Павловны. Спасибо врачам Шипилову П.П., Мартино А.А. за своевременную и качественно оказанную помощь и внимательное отношение. Спасибо администраторам, медсестрам, всегда вежливым и дающим полную информацию по заданным вопросам. Всем Вам здоровья и успехов в вашей нужной…[…] С. В городскую поликлинику к кардиологу не попасть, долго собиралась и пошла в платную клинику. Очень боялась, что сейчас назначат кучу анализов, кучу лекарств выпишут, но была приятно удивлена. Врач провела осмотр, сделала ЭКГ, назначила только необходимые анализы. Очень благодарна Марии Сергеевне за чуткое, внимательное отношение…[…]
С. В городскую поликлинику к кардиологу не попасть, долго собиралась и пошла в платную клинику. Очень боялась, что сейчас назначат кучу анализов, кучу лекарств выпишут, но была приятно удивлена. Врач провела осмотр, сделала ЭКГ, назначила только необходимые анализы. Очень благодарна Марии Сергеевне за чуткое, внимательное отношение…[…]Сошина Светлана Георгиевна
Марина Степановна
Мария Сергеевна, профессионал своего дела. Большое ей спасибо! Пришла с высоким давлением, головной болью, провели полное обследование, назначили лечение. В поликлинике не дождёшься на записи к врачи, а про ЭКГ вообще нечего говорить.
Аритмия у детей. Синусовая аритмия у детей
Забота о здоровье детей возлагается в первую очередь на родителей. От своевременности выявления заболеваний во многом зависит успех лечения. Особенно это касается сердечных нарушений. Посещение кардиолога – обязательная процедура, особенно если наблюдаются признаки неправильной работы сердца
Признаки аритмии у детей
Сердечная аритмия у детей выявляется далеко не в каждом случае, так как нередко не создает никаких видимых проблем и тем самым не подает повода обратиться к врачу. Довольно часто, при плановом обследовании, аритмию обнаруживают у детей, чувствующих себя вполне здоровыми.
Иногда нарушения сердечного ритма могут быть приводить и к заметному ухудшению состояния здоровья ребенка. Малыш, не понимая, что происходит, не может оценить свое самочувствие и пожаловаться на него.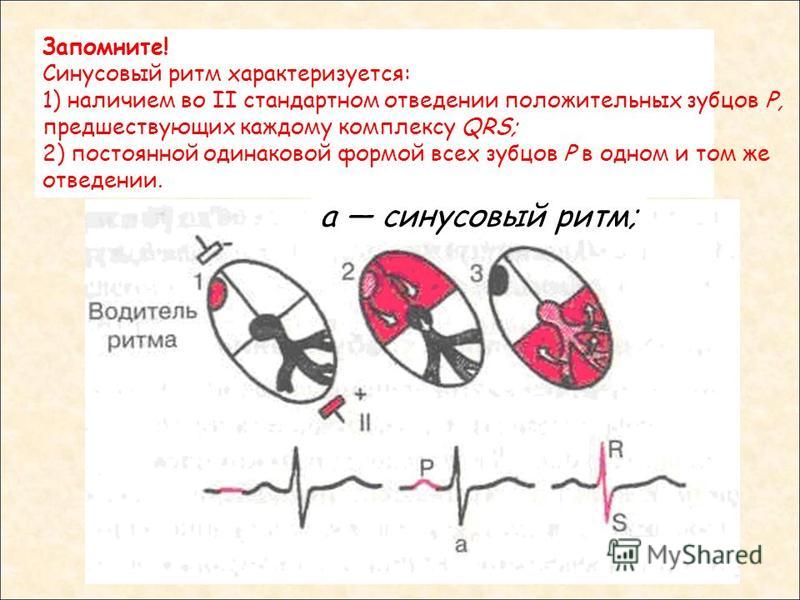 Родители обязаны знать признаки, указывающие на проблемы с правильностью сердечного ритма. Визит к кардиологу требуется, если у ребенка наблюдаются:
Родители обязаны знать признаки, указывающие на проблемы с правильностью сердечного ритма. Визит к кардиологу требуется, если у ребенка наблюдаются:
- регулярно возникающая бледность кожных покровов, посинение губ, ногтей, стоп;
- беспричинное беспокойство или напротив приступы вялости;
- частые нарушения сна и аппетита;
- приступы потливости;
- одышка, особенно возникающая без значительной физической нагрузки.
Это симптомы могут указывать на пароксизмальную тахикардию, фибрилляцию предсердий и желудочков, синусовую аритмию, различные комбинированные расстройства сердечного ритма.
Синусовая аритмия у детей
Причина возникновения синусовой аритмии состоит в том, что, так называемый, водитель ритма сердца отчасти подвержен влиянию нервной системы, которая в свою очередь, зависима от состояния всего организма. Непрерывно развивающийся детский организм находится в неустойчивом состоянии, что не может не сказываться на нагрузках на нервную и сердечнососудистую систему.
Разумеется, если у ребенка была найдена такая патология, то за его состоянием следует наблюдать более внимательно и строже подходить к режиму нагрузок и отдыха. Так же необходимо постоянно посещать кардиолога. При незначительных отклонениях от нормальной частоты сокращений сердца, а так же общем хорошем самочувствии ребенка она тревоги не вызывает. Считать серьезно больным малыша, у которого ни разу не проявлялись описанные выше признаки не стоит. Нормальный режим нагрузок, предписанный врачом, сбалансированное питание и дополнительные профилактические меры позволят ему благополучно перерасти проблему.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Тахикардия сердца — Лечение в Ростове-на-Дону
Если у вас имеется ускоренный синусовый ритм или аритмия, обратитесь к кардиологам, чтобы:
- выяснить причину сердцебиения и тахикардии,
- избавиться от тягостных симптомов и вернуться к нормальной активной жизни.

Синусовый ритм сердца и синусовая тахикардия
В норме сердечный ритм задаётся из синусового узла, поэтому синусовый ритм сердца – это норма. Синусовая тахикардия – это учащенный ритм сердца (более 90 ударов в минуту), задаваемый, как и положено, из синусового узла. Синусовая тахикардия у детей устанавливается по другим показателям сердечного ритма – согласно возрастной нормы, так как нормальная частота сердечных сокращений у детей выше, чем у взрослых.
Сердцебиение — ощущение учащенного или усиленного биения сердца. Часто сочетается с тахикардией. Сердцебиение – субъективный симптом. Одни люди периодически ощущают даже нормальные сокращения сердца, в то время как другие могут не чувствовать серьезные нарушения ритма. Поэтому само ощущение сердцебиения не является признаком сердечного заболевания.
Усиление и учащение сердечных сокращений является нормальной реакцией организма на физическую нагрузку, стресс, что ощущается, как сердцебиение и тахикардия.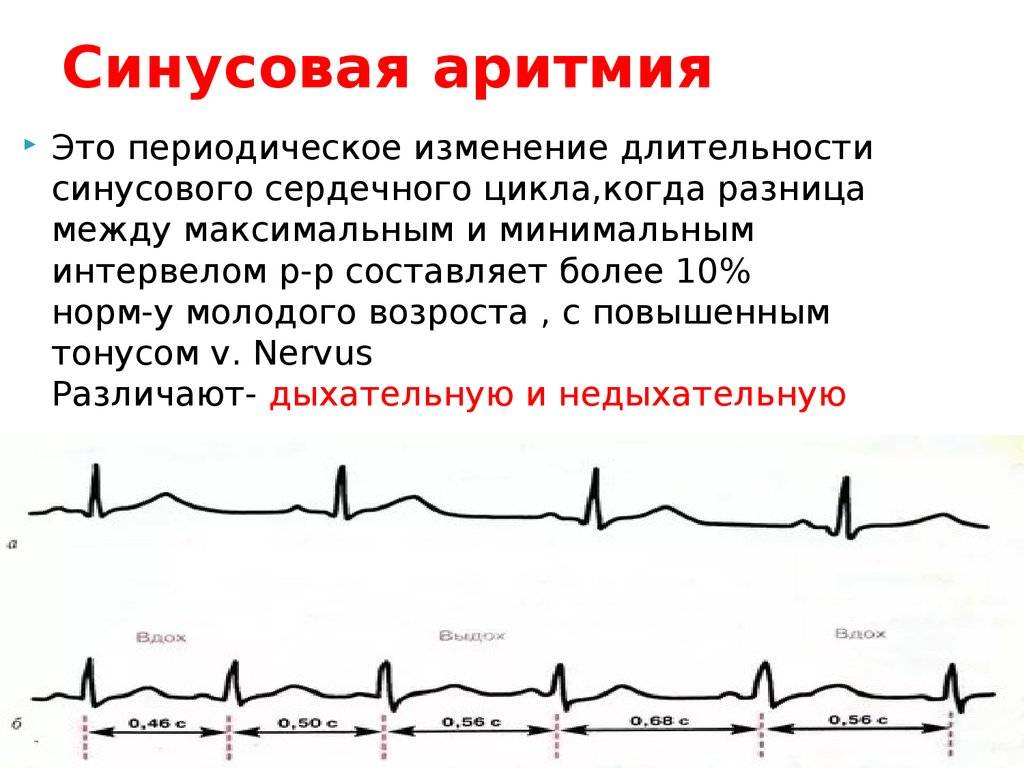 Как правило, это синусовая тахикардия, возникающая вследствие сложных механизмов регуляции сердечно-сосудистой системы и, прежде всего, усиления симпатического влияния на водитель сердечного ритма – синусовый узел. Учащенный синусовый ритм сердца позволяет снабжать ткани кислородом и питательными веществами более активно, так как при физической нагрузке потребности в энергии значительно возрастают. Синусовая тахикардия сердца после отдыха проходит сама по себе и не вызывает неприятных ощущений.
Как правило, это синусовая тахикардия, возникающая вследствие сложных механизмов регуляции сердечно-сосудистой системы и, прежде всего, усиления симпатического влияния на водитель сердечного ритма – синусовый узел. Учащенный синусовый ритм сердца позволяет снабжать ткани кислородом и питательными веществами более активно, так как при физической нагрузке потребности в энергии значительно возрастают. Синусовая тахикардия сердца после отдыха проходит сама по себе и не вызывает неприятных ощущений.
Только в сочетании с другими симптомами сердцебиение может свидетельствовать об отклонениях от нормы. Симптомы, сопровождающие сердцебиение, зависят от заболевания, проявлением которого они являются.
ПРИЧИНЫ СЕРДЦЕБИЕНИЯ И ТАХИКАРДИИ
Сердцебиение и тахикардия бывают при следующих заболеваниях:
- аритмии (нарушения ритма сердечной деятельности),
- эндокардит,миокардит,
- миокардиодистрофия, кардиосклероз,
- артериальная гипертония,
- пороки сердца,
- анемии,
- невроз,
- вегето-сосудистая дистония,
- эндокринные заболевания (тиреотоксикоз, феохромоцитома, гипогликемические состояния при сахарном диабете),
- лихорадочные состояния,
- климакс.

Синусовая тахикардия при беременности
Синусовая тахикардия при беременности является вариантом нормы, если она не вызывает болей или других неприятных ощущений в грудной клетке. При беременности сердечно-сосудистая система матери должна работать за двоих, обеспечивая плод всеми необходимыми питательными веществами, поэтому и возрастает частота сердечного ритма.
Синусовая тахикардия — лечение
Иногда, внезапно возникшее сердцебиение, пугает человека, вызывая волнение, и соответственно усиливая сердцебиение и тахикардию. Так формируется порочный круг, который может весьма ухудшить качество жизни.
В некоторых случаях сочетание сердцебиения и тахикардии с высокой тревожностью, дополнительные вегетативные реакции (потливость, чувство нехватки воздуха, тремор конечностей, дурнота) вызывают у пациента страх смерти и ложное убеждение в наличии у него серьезного, опасного для жизни заболевания. В таких случаях лечение синусовой тахикардиипроводится с участием врача – психотерапевта.
Объективную картину состояния сердечно-сосудистой системы дадут такие исследования, как суточное холтеровское мониторирование ЭКГ и нагрузочные тесты (тредмил, велоэргометрия – ЭКГ с нагрузкой).
Если имеется выраженная синусовая тахикардия, симптомы какого-либо сердечно-сосудистого или иного заболевания, то для ее устранения необходимо лечение основной патологии.
Если сердцебиение и тахикардия повторяются достаточно часто или просто вызывают у вас сильную тревогу – покажитесь кардиологу.
Нарушения ритма сердца | Компендиум
Пальпация лучевой артерии, оценка венозной пульсации, определение регулярности тонов сердца при аускультации помогают оценить автоматизм и проводимость, представив их во врачебном сознании как ритм сердца. Частота (ЧСС) и регулярность сердечных сокращений значительно определяют гемодинамику, будучи сами во многом зависимы от ее состояния.
Система специализированных клеток водителей ритма и проводящей системы сердца составляет незначительную долю общей массы миокарда.
В норме сокращения сердца вызываются электрическими импульсами, возникающими в синусовом узле. Синусовый (синоатриальный) узел расположен в месте впадения верхней полой вены в правое предсердие. Он является водителем ритма первого порядка, генерируя первичные электрические разряды в здоровом сердце. При накожном отведении ЭКГ его активность не улавливается, но ритмические разряды, регулируемые вегетативной нервной системой и циркулирующими в крови катехоламинами, случаются за 80–120 мс до начала волны зубца Р. Затем импульсы проводятся через предсердия, достигают атриовентрикулярного узла, поступают через пучок Гиса в желудочки и через ножки пучка Гиса попадают на волокна Пуркинье, откуда уже переходят на сократительные клетки миокарда. То есть ритм сердечной деятельности определяется состоянием системы возбуждения, проведения, собственно миокарда и сложным влиянием массы экстракардиальных факторов.
Синоатриальный и атриовентрикулярный узел, другие участки проводящей системы способны к автономной деполяризации. Но синоатриальный узел оказывает наивысшую активностью и доминирует над ниже расположенными более медленными водителями ритма (второго и третьего порядка).
Но синоатриальный узел оказывает наивысшую активностью и доминирует над ниже расположенными более медленными водителями ритма (второго и третьего порядка).
Ритм сердца регулируется корой головного мозга, ретикулярной формацией, продолговатым мозгом, сердечно-сосудистым регулирующим центром (парасимпатический замедляющий, симпатический ускоряющий, симпатический сосудосуживающий). Блуждающий нерв (парасимпатическое влияние) угнетает функцию синусового узла и может вызвать синусовую брадикардию, синусо-предсердную блокаду и отказ синусового узла, ускоряет проведение в предсердиях и укорачивает их рефрактерный период, замедляет проведение в AV-узле и может вызвать различные степени AV-блокады, угнетает сократимость миокарда предсердий и желудочков. Симпатический нерв повышает автоматизм синусового узла и вызывает тахикардию, ускоряет проведение в AV-узле и укорачивает интервал P–Q, повышает возбудимость AV-узла и может обусловить активный узловой ритм, укорачивает систолу и увеличивает силу сокращения миокарда, повышает возбудимость миокарда предсердий и желудочков и может вызвать мерцание. Синусовый и атриовентрикулярный узлы находятся исключительно под влиянием блуждающего нерва, в меньшей степени — симпатического. Желудочки контролируются только симпатическим нервом. Из других механизмов, регулирующих ритм сердца, известны гуморальный (рСО2,О2, pH крови), геморецепторный, прессорецепторный рефлексы, рефлексы Бейнбриджа, Геринга — Брайера, Бецольда — Яриша.
Синусовый и атриовентрикулярный узлы находятся исключительно под влиянием блуждающего нерва, в меньшей степени — симпатического. Желудочки контролируются только симпатическим нервом. Из других механизмов, регулирующих ритм сердца, известны гуморальный (рСО2,О2, pH крови), геморецепторный, прессорецепторный рефлексы, рефлексы Бейнбриджа, Геринга — Брайера, Бецольда — Яриша.
Дыхательную синусовую аритмию, обусловленную колебаниями тонуса блуждающего нерва, достаточно часто регистрируют у детей и подростков. С возрастом эти колебания ритма становятся менее выраженными, но полностью не исчезают.
Нарушения ритма сердца проявляются учащением, урежением сокращений, их нерегулярностью. Нерегулярный ритм при мониторировании определяют и у здоровых людей. Чем старше пациент, тем выше вероятность колебания длительности сердечного цикла. Более того, строго постоянный ритм служит основанием для диагноза «ригидный синусовый узел». Преходящие и бессимптомные нарушения ритма сердца у здоровых субъектов не отягощают прогноз. Но если аритмия возникла на фоне заболевания сердца, патологии иных органов и систем, то она требует адекватного обследования и лечения. То есть все время надо помнить, что аритмия не всегда связана с собственно кардиальной патологией. Для их расшифровки и оценки возможного влияния на организм необходимо учитывать общую клиническую картину, гемодинамику в важнейших органах, прежде всего в мозгу. Обычно у одного и того же больного одновременно регистрируют несколько форм нарушений ритма: брадиаритмию, тахикардию и экстрасистолию, брадикардию с гетеротопными экстрасистолами и т. п.
Но если аритмия возникла на фоне заболевания сердца, патологии иных органов и систем, то она требует адекватного обследования и лечения. То есть все время надо помнить, что аритмия не всегда связана с собственно кардиальной патологией. Для их расшифровки и оценки возможного влияния на организм необходимо учитывать общую клиническую картину, гемодинамику в важнейших органах, прежде всего в мозгу. Обычно у одного и того же больного одновременно регистрируют несколько форм нарушений ритма: брадиаритмию, тахикардию и экстрасистолию, брадикардию с гетеротопными экстрасистолами и т. п.
При сборе анамнеза необходимо обратить внимание на периоды сердцебиений, приступы слабости, адинамии, синкопальные состояния, тошноту, приступы судорог, выделение больших количеств светлой мочи после приступа. Очень важны сведения о предшествующих заболеваниях, инфаркте, кардитах, признаках застойной сердечной недостаточности. Имеет значение выяснение возможных провоцирующих факторов: кофе, никотин, алкоголь, физическое или психическое перенапряжение.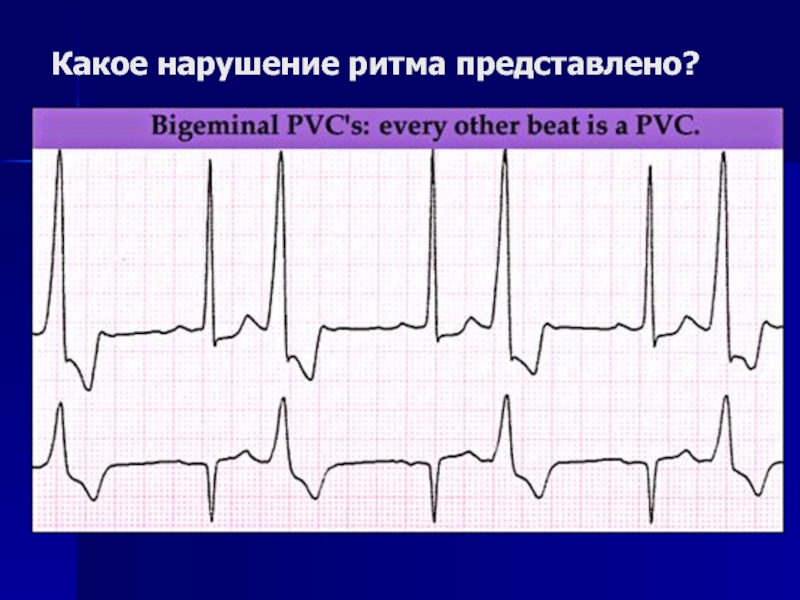 Информативны сведения о применявшихся препаратах, особенно наперстянки.
Информативны сведения о применявшихся препаратах, особенно наперстянки.
При аускультации изменение интенсивности 1-го тона при задержке дыхания — признак мерцания предсердий или атриовентрикулярной диссоциации при желудочковой тахикардии и полной AV-блокадой. Мерцание предсердий характеризуется непрерывно меняющейся интенсивностью 1-го тона в сочетании с выраженной аритмией. Желудочковая тахикардия проявляется регулярным ритмом и ускоренной сердечной деятельностью, а полная AV-блокада — регулярным, но очень медленным ритмом. Аритмия вызывается колебаниями САД.
Регулярный ритм в зависимости от ЧСС может свидетельствовать о следующих состояниях:
- <30 уд./мин — полная AV-блокада с идиовентрикулярным ритмом, реже — AV-блокада II степени;
- 40–60 уд./мин — синусовая брадикардия, полная AV-блокада, AV-блокада II степени с узловым ритмом;
- 60–100 уд./мин — нормальный синусовый ритм, предсердная тахикардия с AV-блокадой 2:1, непароксизмальная узловая тахикардия с или без AV-диссоциации;
- 100–160 уд.
 /мин — синусовая тахикардия, мерцание предсердий, предсердная тахикардия с AV-блокадой 2:1, узловая тахикардия;
/мин — синусовая тахикардия, мерцание предсердий, предсердная тахикардия с AV-блокадой 2:1, узловая тахикардия; - 160–250 уд./мин — пароксизмальная предсердная или пароксизмальная узловая тахикардия, трепетание предсердий с AV-блокадой 2:1, желудочковая тахикардия;
- 250–350 уд./мин — трепетание предсердий, желудочковая тахикардия с трепетанием предсердий.
Нерегулярный ритм — это экстрасистолы или мерцание предсердий. Возможны следующие варианты:
- брадиаритмия с частотой <60 уд./мин — мерцание предсердий со значительной AV-блокадой;
- аритмия 60–100 уд./мин — мерцание предсердий после лечения наперстянкой, частые экстрасистолы, синусовая аритмия, предсердная тахикардия и трепетание предсердий с переменной степенью AV-блокады;
- аритмия при ЧСС 120–200 уд./мин — трепетание предсердий или предсердная тахикардия с переменной степенью AV-блокады.
Наличие усиленной венозной пульсации по типу «залпов» — характерный признак AV-диссоциации при желудочковой тахикардии и полной AV-блокады.
С практической точки зрения очень удобна следующая классификация (Love J., Rippe J., 1991):
>100 уд./мин. Тахикардия:
- регулярная: синусовая тахикардия, суправентрикулярная тахикардия, трепетание предсердий, желудочковая тахикардия;
- регулярная нерегулярность: предсердная фибрилляция с вариабельным блоком, синусовая тахикардия с преждевременным сокращением желудочков;
- нерегулярная нерегулярность: фибрилляция предсердий с быстрым ответом желудочков, трепетание предсердий с вариабельной блокадой, мультифокальная предсердная тахикардия.
60–100 уд./мин. Норма:
- регулярность: норма;
- регулярная (правильная) нерегулярность: преждевременное сокращение желудочков или преждевременное сокращение предсердий с бигеминией или тригеминией и т. д.;
- нерегулярная нерегулярность: преждевременное сокращение предсердий, преждевременное сокращение желудочков, синусовая аритмия, фибрилляция предсердий с быстрым ответом желудочков.

<60 уд./мин. Брадикардия:
- регулярная: синусовая брадикардия, полная AV-блокада, 2:1 AV-блокада II степени;
- регулярная нерегулярность: AV-блокада II степени;
- нерегулярная нерегулярность: фибрилляция предсердий с медленным ответом желудочков.
Гемодинамическое значение нарушения ритма сердца определяется частотой сокращения желудочков. Мозговая симптоматика возникает преимущественно при брадикардии и блокаде, но может возникать и при выраженной тахикардии и тахиаритмии.
Клинические исследования позволяют установить только предварительный диагноз. Окончательный диагноз возможен только после проведения ЭКГ. Сложности возникают при пароксизмальных нарушениях, когда приходится применять холтеровское мониторирование. Иногда нарушения ритма возникают при физических нагрузках, что требует проведения ЭКГ с нагрузочными пробами. Для точной локализации нарушения ритма сердца может потребоваться регистрация вызванных потенциалов или интракардиальных потенциалов при зондировании сердца.
Брадикардия — состояние, при котором ЧСС составляет <50–60 уд./мин. Но синусовую брадикардию (<40 уд./мин) отмечают крайне редко. При ЧСС <30 уд./мин брадикардия практически никогда не бывает синусовой. Для синусовой брадикардии характерно учащение ЧСС после применения атропина, физической нагрузки, проведения ортостатической пробы, психоэмоциональных воздействий, а также типично сочетание с дыхательной аритмией. При синусовой брадикардии нет дефицита пульса. Во всех остальных случаях брадикардия не носит характер синусовой.
Клинические симптомы брадикардии неспецифичны. Отмечают утомляемость, одышку при нагрузке. При значительном снижении ЧСС появляются признаки гипоперфузии мозга. Но если включается компенсаторный водитель ритма, то симптомы могут вообще отсутствовать. Самым частым вариантом является синусовая брадикардия, развивающаяся у лиц с ваготонией, особенно во сне, у спортсменов, у больных, получающих препараты наперстянки, транквилизаторы, пилокарпин или блокаторы β-адренорецепторов, после надавливания на глазные яблоки и/или каротидный синус, при задержке дыхания, во второй половине беременности, при рвоте. Токсическая брадикардия характерна при отравлениях наперстянкой, опиатами, хинидином, лидокаином, резерпином, прокаинамидом. В качестве экстракардиальных причин выступает повышение внутричерепного давления, ваго-вагальные рефлексы при почечной, желчной и кишечной коликах, при непроходимости кишечника, микседеме, гипопитуитаризме. При брюшном тифе и болезни Банта развивается относительная брадикардия, то есть ЧСС не соответствует степени лихорадки. Патологическая синусовая брадикардия, то есть неспособность адекватно повысить ЧСС при физических нагрузках, развивается при слабости синусового узла, чаще улиц пожилого возраста. Лицам старческого возраста свойственна брадикардия при атеросклерозе коронарных артерий, атеросклеротическом миокардиосклерозе, ишемических повреждениях синоаурикулярного узла.
Токсическая брадикардия характерна при отравлениях наперстянкой, опиатами, хинидином, лидокаином, резерпином, прокаинамидом. В качестве экстракардиальных причин выступает повышение внутричерепного давления, ваго-вагальные рефлексы при почечной, желчной и кишечной коликах, при непроходимости кишечника, микседеме, гипопитуитаризме. При брюшном тифе и болезни Банта развивается относительная брадикардия, то есть ЧСС не соответствует степени лихорадки. Патологическая синусовая брадикардия, то есть неспособность адекватно повысить ЧСС при физических нагрузках, развивается при слабости синусового узла, чаще улиц пожилого возраста. Лицам старческого возраста свойственна брадикардия при атеросклерозе коронарных артерий, атеросклеротическом миокардиосклерозе, ишемических повреждениях синоаурикулярного узла.
Нарушение синоаурикулярной передачи возбуждения может варьировать по степени замедления вплоть до полного отсутствия. Включение вторичного водителя ритма (узловой ритм) компенсирует возникающие паузы.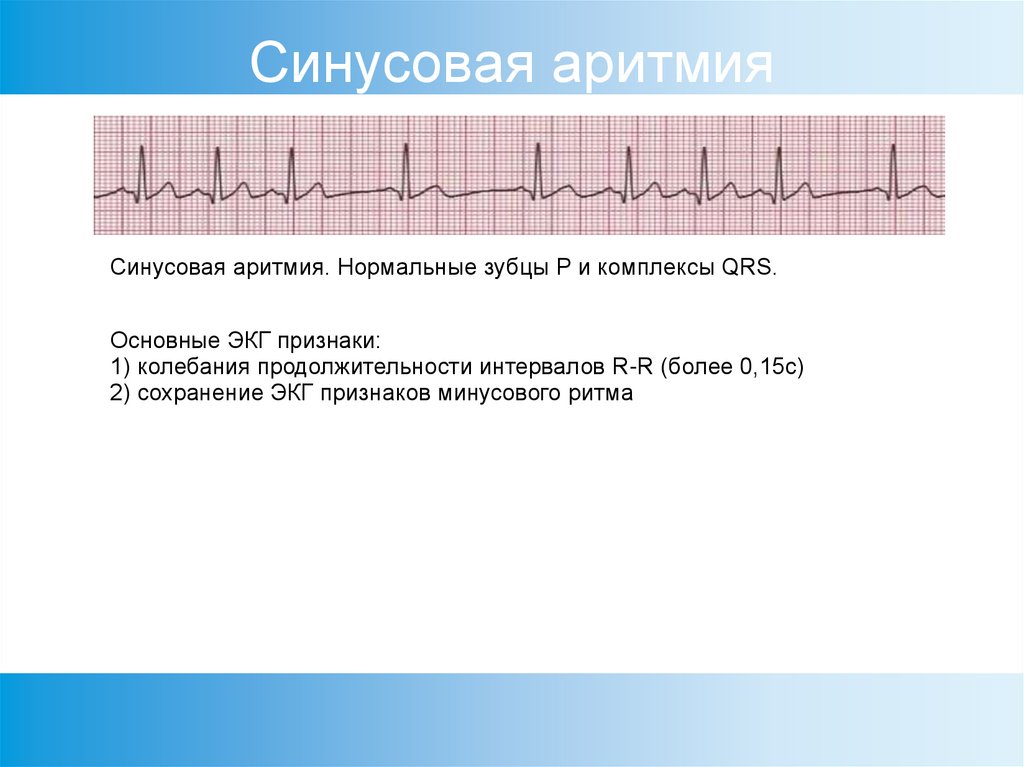 При отстутствии такого водителя развиваются периоды Морганьи — Адамса — Стокса. AV-блокада может быть интермиттирующей. Поэтому требуется проведение ЭКГ-мониторинга для исключения кардиального генеза синкопальных состояний.
При отстутствии такого водителя развиваются периоды Морганьи — Адамса — Стокса. AV-блокада может быть интермиттирующей. Поэтому требуется проведение ЭКГ-мониторинга для исключения кардиального генеза синкопальных состояний.
AV-блокада I степени: продолжительность интервала P–Q более 0,21 с. Каждое предсердное возбуждение передается на желудочки без потери. Блокада импульса происходит, как правило, на уровне пучка Гиса. Блокада I степени обычно бессимптомная. Часто возникает у детей, хорошо тренированных спортсменов и людей с высоким тонусом блуждающего нерва. Достаточно часто ее отмечают при лечении сердечными гликозидами, но вовсе не обязательно свидетельствует об их токсическом действии. AV-блокада II степени возможна в двух вариантах: тип Мобитц 1: продолжительность интервала Р–Q постепенно увеличивается, через 3–6 сокращений желудочковый комплекс полностью выпадает (периоды Самойлова — Венкенбаха). После чего картина повторяется. Уровень блокады вероятней всего в проксимальной части пучка Гиса.
Тип Мобитц 2: устанавливается постояннное соотношение выпадения желудочкого комплекса. На ЭКГ желудочковый комплекс регистрируют после 2, 3 или более зубцов Р. Уровень блокады вероятней всего в дистальной части пучка Гиса. AV-блокада III степени или полная AV-блокада — при полной диссоциации предсердного и желудочкового ритма. Желудочковый комплекс деформирован в зависимости от локализации компенсаторного водителя ритма. Полная блокада может возникать при мерцании или трепетании предсердий. Часто сочетается с врожденными пороками сердца. Развивается после инфаркта миокарда задней стенки ЛЖ, при миокардиосклерозе, кардите. С клинико-терапевтической точки зрения полную блокаду удобно распределить на следующие группы:
1. Бессимптомная полная AV-блокада.
2. Хроническая или интермиттирующая полная AV-блокада с мозговыми нарушениями (синкопы — синдром Морганьи — Адамса — Стокса) или с сердечной недостаточностью.
3. Острые преходящие формы полной AV-блокады при остром инфаркте миокарда, интоксикации гликозидами наперстянки, кардите, после оперативных вмешательств на сердце.
Клинический диагноз «полная AV-блокада» строится на наличии предсердных тонов, выслушиваемых после длительных диастолических пауз как глухие удары, наличии «пушечного» первого тона. Он выслушивается лучше всего на верхушке сердца обычно на каждое 4–6-е сокращение. Возникает несоответствие пульса на артериях и на яремных венах. ЧСС не изменяется в ответ на введение атропина или физическую нагрузку.
Блокада пучка Гиса и его ножек вызывает характерные изменения на ЭКГ, имеет ДД и прогностическое значение. Частичная (неполная) блокада правой ножки пучка Гиса без расширения комплекса QRS (только с его деформацией), без изменения сегмента ST и зубца Т часто выявляют у здоровых людей. Полная блокада (комплекс QRS расширен, второй зубец в отведениях aVR и V1–2, сегмент ST и зубец Т дискордантны по отношению к комплексу QRS) возникает при переднем инфаркте миокарда, после оперативных вмешательств на сердце и очень редко — как врожденная особенность. Возникшая блокада указывает на прогрессирующее поражение сердца. Транзиторная может появиться после эмболии легочной артерии. Полная блокада левой ножки пучка Гиса (комплекс QRS расширен, грубое расщепление зубца R в отведениях I и V6, сегмент ST и зубец Т дискордантны по отношению к комплексу QRS) всегда рассматривалась как неблагоприятный признак кардиомиопатии, стеноза аорты. Но при массовых популяционных исследованиях выявлены доброкачественные варианты подобных изменений.
Возникшая блокада указывает на прогрессирующее поражение сердца. Транзиторная может появиться после эмболии легочной артерии. Полная блокада левой ножки пучка Гиса (комплекс QRS расширен, грубое расщепление зубца R в отведениях I и V6, сегмент ST и зубец Т дискордантны по отношению к комплексу QRS) всегда рассматривалась как неблагоприятный признак кардиомиопатии, стеноза аорты. Но при массовых популяционных исследованиях выявлены доброкачественные варианты подобных изменений.
Тахикардия— состояние с развитием частых, более 100уд./мин, сокращений сердца. Клинически важно выделять стабильную и пароксизмальную формы тахикардии. В норме синусовая тахикардия возникает при беременности, эмоциональных или физических нагрузках.
Пароксизмальная синусовая тахикардия в отличии от пароксизмальной эктопической тахикардии нарастает и уходит постепенно, сохранены физиологические механизмы регуляции сердечного ритма (снижение ЧСС при надавливании на глазные яблоки или каротидный синус, учащение при вдохе), интервал P–Q не изменен, конфигурация зубца Р и комплекса QRS не нарушена.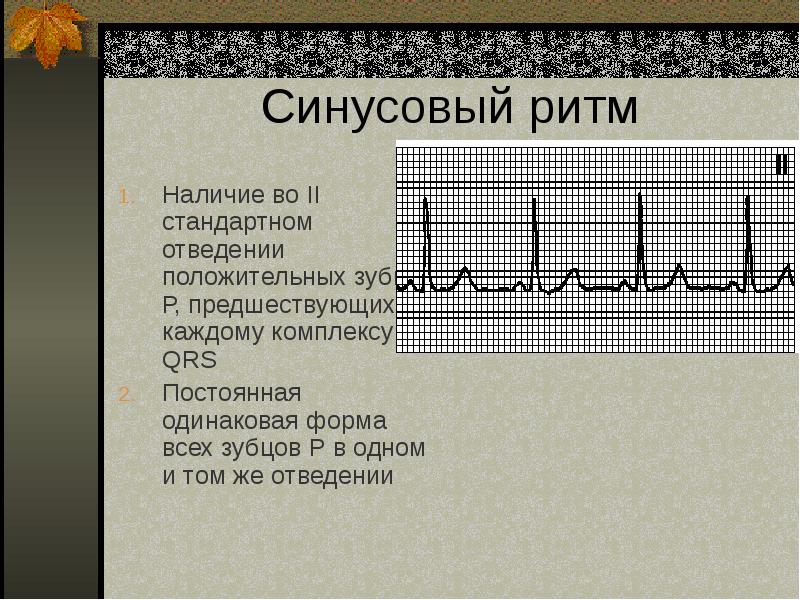 Одновременно с исключением всех нижеперечисленных причин врач должен исключить так называемую функциональную тахикардию. Ее диагностируют на основании отсутствия каких-либо симптомов заболевания или интоксикации и медикаментозных воздействий. В этих случаях тахикардия часто только признак вегетативной дистонии. Вегетативная дистония развивается и после инфекционных заболеваний. Поэтому синусовую тахикардию, сохраняющуюся после инфекционных заболеваний, следует трактовать как нарушение регуляции, не расценивая ее однозначно как признак миокардита.
Одновременно с исключением всех нижеперечисленных причин врач должен исключить так называемую функциональную тахикардию. Ее диагностируют на основании отсутствия каких-либо симптомов заболевания или интоксикации и медикаментозных воздействий. В этих случаях тахикардия часто только признак вегетативной дистонии. Вегетативная дистония развивается и после инфекционных заболеваний. Поэтому синусовую тахикардию, сохраняющуюся после инфекционных заболеваний, следует трактовать как нарушение регуляции, не расценивая ее однозначно как признак миокардита.
Эмоциональные стрессы, конфликтные ситуации на работе или в семье способны вызвать у людей с вегетативной дистонией длительную тахикардию. К этой же группе состояний может быть отнесен и синдром гиперкинетического сердца. Он проявляется повышением МОК в покое, упорной тахикардией, сниженной работоспособностью. Пациенты жалуются на прекардиальную боль и одышку при физической нагрузке. В основе расстройства лежит перераздражение β-адренорецепторов, поэтому даже однократное применение блокаторов β-адренорецепторов приводит к положительному эффекту. Длительный прием препаратов этой группы устраняет большую часть негативной симптоматики. Но назначению этих препаратов должна предшествовать реография, определение МОК, эргометрия с и без назначения блокаторов β-адренорецепторов. Применение блокаторов β-адренорецепторов обусловливает нормализацию работоспособности.
Длительный прием препаратов этой группы устраняет большую часть негативной симптоматики. Но назначению этих препаратов должна предшествовать реография, определение МОК, эргометрия с и без назначения блокаторов β-адренорецепторов. Применение блокаторов β-адренорецепторов обусловливает нормализацию работоспособности.
У физически ослабленных лиц неадекватная тахикардия возникает после минимальных физических нагрузок. При ДД всегда следует помнить о субклиническом тиреотоксикозе.
Близко к группе функциональной тахикардии стоит учащение ритма сердца при злоупотреблении крепким чаем или кофе, табакокурении, приеме вазодилататоров, адреномиметиков, ваголитических средств, производных ксантина и некоторых других препаратов. Поэтому при обследовании пациента с тахикардией должен быть тщательнейшим образом собран «лекарственный» анамнез и учтены пищевые привычки.
Тахикардия может быть обусловлена компенсаторной реакцией на снижение УОК при сердечной недостаточности. Поэтому необходимо учесть анамнестические сведения (предшествующие инфаркты), а также наличие пороков сердца, расширение его границ, одышку, застой крови на периферии, ритм галопа и т. д.
Поэтому необходимо учесть анамнестические сведения (предшествующие инфаркты), а также наличие пороков сердца, расширение его границ, одышку, застой крови на периферии, ритм галопа и т. д.
Тахикардия свойственна воспалительным заболеваниям сердца (эндо-, мио- и перикардитам). Подробнее см. в соответствующем разделе.
Тахикардия нередко бывает обусловлена экстракардиальными причинами. У лежачих больных упорная тахикардия может свидетельствовать о ЛГ. Тахикардия возникает при лихорадке, анемии, гиповолемии, гипоксии, гипотонии, феохромоцитоме, гипертиреозе, при хроническом алкоголизме, в период воздержания от наркотиков.
Суправентрикулярную тахикардию определяют по месту возникновения и регулярности ритма. В последнем случае, при нерегулярном ритме — это тахиаритмия.
Предсердная тахикардия чаще всего носит пароксизмальный характер, исходит из эктопических очагов в предсердиях с ЧСС 130–220 уд./мин. Возникает при передозировке препаратов наперстянки, при воспалительных и дистрофических заболеваниях миокарда, острой перегрузке предсердий при инфаркте миокарда, недостаточности левого AV-клапана или стенозировании левого AV-отверстия, при хронических заболеваниях легких.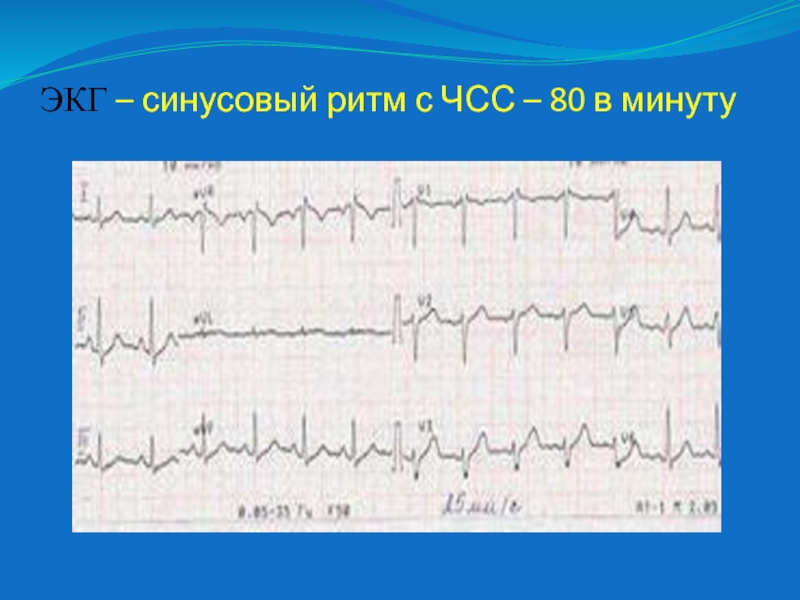 Если существует только один очаг возбуждения и передача импульса в желудочки сердца не нарушена, то сокращения сердца регулярные, ритмичные. При мультифокальном возбуждении предсердия сокращаются нерегулярно, часто варьирует и скорость AV-проведения, поэтому возникает так называемый хаотический предсердный ритм. На ЭКГ отмечают атипичные P-зубцы, нерегулярные желудочковые комплексы, что затрудняет ДД с мерцанием предсердий.
Если существует только один очаг возбуждения и передача импульса в желудочки сердца не нарушена, то сокращения сердца регулярные, ритмичные. При мультифокальном возбуждении предсердия сокращаются нерегулярно, часто варьирует и скорость AV-проведения, поэтому возникает так называемый хаотический предсердный ритм. На ЭКГ отмечают атипичные P-зубцы, нерегулярные желудочковые комплексы, что затрудняет ДД с мерцанием предсердий.
Тахикардию обозначают как узловую, если она исходит из AV-узла, из пучка Гиса до его разветвления или из дополнительных AV-путей. Такие преимущественно пароксизмальные суправентрикулярные тахикардии выявляют у людей молодого возраста без признаков поражения сердца или других заболеваний. Не исключены в ряде случаев анатомические или функциональные изменения в AV-узле, приводящие к циркуляции волны возбуждения по механизму re-entry, возникающего при наличии манифестного или латентного дополнительного пути проведения возбуждения.
Реципрокные тахикардии. Импульс из предсердия в желудочки следует обычным путем, возвращаясь к предсердию через дополнительный путь (ортодромно). Волна P оказывается после комплекса QRS (PR–RP). Очень редко возникает антидромная реципрокная тахикардия с широким комплексом QRS. Наиболее важные состояния этой группы, так называемый синдром преждевременного возбуждения, это синдромы Вольфа — Паркинсона — Уайта и Клерка — Леви — Кристеско. Нередко эти состояния развиваются у людей с врожденными пороками сердца или на фоне синдромов гипермобильности и долихостеномелии (пролапса митрального клапана). Эти два типа нарушения ритма достаточно часто являются причиной скоропостижной смерти спортсменов, так как именно в этой группе часты носители гена гипермобильности и марфаноидного типа. При синдроме Вольфа — Паркинсона — Уайта имеет значение наличие пучка Кента, а при синдроме Леви — пучка Джеймса. Существует 3 возрастных пика проявления этих синдромов: грудные дети, 10–22-летние и 45–60-летние.
Импульс из предсердия в желудочки следует обычным путем, возвращаясь к предсердию через дополнительный путь (ортодромно). Волна P оказывается после комплекса QRS (PR–RP). Очень редко возникает антидромная реципрокная тахикардия с широким комплексом QRS. Наиболее важные состояния этой группы, так называемый синдром преждевременного возбуждения, это синдромы Вольфа — Паркинсона — Уайта и Клерка — Леви — Кристеско. Нередко эти состояния развиваются у людей с врожденными пороками сердца или на фоне синдромов гипермобильности и долихостеномелии (пролапса митрального клапана). Эти два типа нарушения ритма достаточно часто являются причиной скоропостижной смерти спортсменов, так как именно в этой группе часты носители гена гипермобильности и марфаноидного типа. При синдроме Вольфа — Паркинсона — Уайта имеет значение наличие пучка Кента, а при синдроме Леви — пучка Джеймса. Существует 3 возрастных пика проявления этих синдромов: грудные дети, 10–22-летние и 45–60-летние.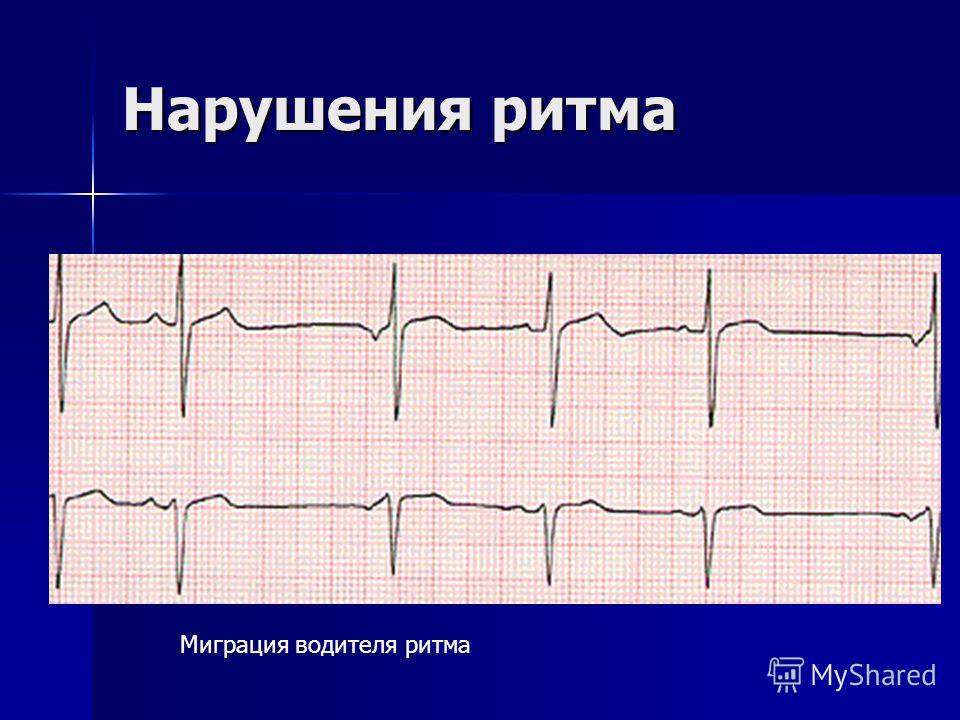 У детей первого года жизни состояние проявляется периодами сердечной недостаточности, остановкой дыхания, патологической сонливостью, отказом от еды, быстрой прекардиальной пульсацией. У подростков реципрокная тахикардия развивается именно как атака: неожиданно, быстро. Очень часто приступы связаны с физическими нагрузками. Длятся от нескольких секунд до часов (редко 12 часов). Молодые астеничные пациенты обычно очень хорошо переносят приступы тахикардии. У людей зрелого возраста приступы тахикардии развиваются внезапно после физического или эмоционального стресса, приема кофе, курения. Развивается общее недомогание, слабость, тахикардия (160–220 уд./мин), чувство тяжести в сердце, прекардиальная боль, одышка, полиурия в конце приступа. Прогноз в этом возрасте хуже. Имеют диагностическое значение проба Вальсальвы, каротидный рефлекс или надавливание на глазные яблоки (у детей грудного возраста ни в коем случае нельзя давить на глазные яблоки. Давление на каротидные синусы или их массаж заменить наложением холодного компресса).
У детей первого года жизни состояние проявляется периодами сердечной недостаточности, остановкой дыхания, патологической сонливостью, отказом от еды, быстрой прекардиальной пульсацией. У подростков реципрокная тахикардия развивается именно как атака: неожиданно, быстро. Очень часто приступы связаны с физическими нагрузками. Длятся от нескольких секунд до часов (редко 12 часов). Молодые астеничные пациенты обычно очень хорошо переносят приступы тахикардии. У людей зрелого возраста приступы тахикардии развиваются внезапно после физического или эмоционального стресса, приема кофе, курения. Развивается общее недомогание, слабость, тахикардия (160–220 уд./мин), чувство тяжести в сердце, прекардиальная боль, одышка, полиурия в конце приступа. Прогноз в этом возрасте хуже. Имеют диагностическое значение проба Вальсальвы, каротидный рефлекс или надавливание на глазные яблоки (у детей грудного возраста ни в коем случае нельзя давить на глазные яблоки. Давление на каротидные синусы или их массаж заменить наложением холодного компресса).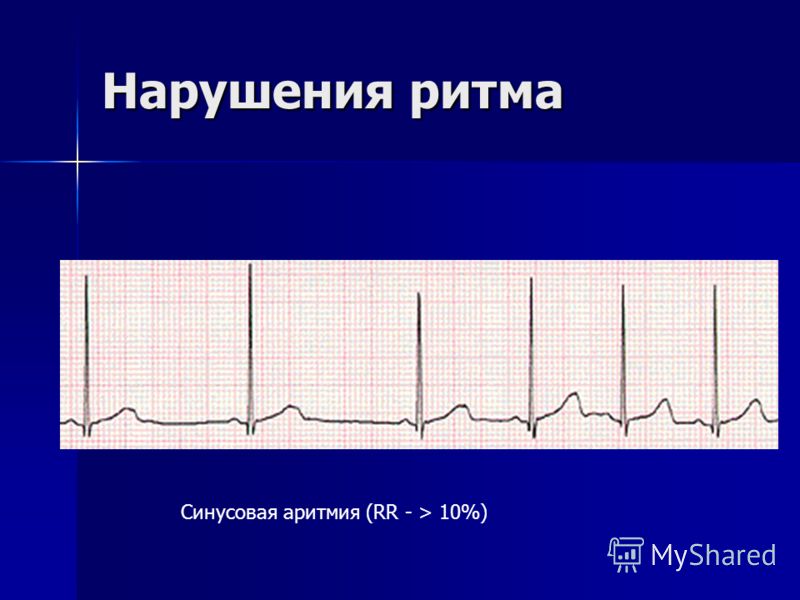 Реакция на эти вмешательства следует по закону «все или ничего»: приступ или завершается внезапно, или продолжается без каких- либо изменений. Приступ длится от нескольких минут до суток, прекращается также неожиданно, как и начинался. Если на ЭКГ нет наложений зубцов Т предшествующих циклов, то регистрируются инвертированные зубцы Р, предшествующие желудочковому комплексу или следующие за ним. Синдром преждевременного возбуждения характеризуется укорочением интервала P–Q, наличием дельта-волн при синдроме Вольфа — Паркинсона — Уайта (расширение комплекса QRS с нарушением реполяризации). При синдроме Клерка — Леви — Кристеско дельта волны отсутствуют. В результате аберрации возбуждения, распространяющегося внутри желудочков, развивается деформация комплекса QRS по типу блокады ножки пучка Гиса. Этот феномен может создавать ДД сложности при разграничении с желудочковой тахикардией. Диагностика может оказаться настолько затруднена, что требуется внутрикардиальное отведение ЭКГ.
Реакция на эти вмешательства следует по закону «все или ничего»: приступ или завершается внезапно, или продолжается без каких- либо изменений. Приступ длится от нескольких минут до суток, прекращается также неожиданно, как и начинался. Если на ЭКГ нет наложений зубцов Т предшествующих циклов, то регистрируются инвертированные зубцы Р, предшествующие желудочковому комплексу или следующие за ним. Синдром преждевременного возбуждения характеризуется укорочением интервала P–Q, наличием дельта-волн при синдроме Вольфа — Паркинсона — Уайта (расширение комплекса QRS с нарушением реполяризации). При синдроме Клерка — Леви — Кристеско дельта волны отсутствуют. В результате аберрации возбуждения, распространяющегося внутри желудочков, развивается деформация комплекса QRS по типу блокады ножки пучка Гиса. Этот феномен может создавать ДД сложности при разграничении с желудочковой тахикардией. Диагностика может оказаться настолько затруднена, что требуется внутрикардиальное отведение ЭКГ.
Желудочковая тахикардия чаще прогностически неблагоприятна, развивается при инфаркте миокарда, аневризме ЛЖ, миокардите или при кардиомиопатиях. Очень редко она наблюдается у практически здоровых лиц при холтеровском мониторировании. ЧСС при желудочковой тахикардии обычно колеблется в пределах 160 уд./мин, хотя возможна ЧСС и 200 уд./мин. Не исключена вероятность так называемых медленных форм, идиовентрикулярного ритма, ЧСС <100 уд./мин. Такой вариант типичен как следствие реперфузии или тромболитической терапии. Ритм правильный, не реагирует на надавливание глазных яблок или каротидного синуса. Клиническая картина определяется предшествующим основным заболеванием, длительностью приступа и его выраженностью. Отмечают одышку, слабость, артериальную гипотензию, обморочные состояния. На ЭКГ регистрируют расширенный и деформированный комплекс QRS, при ретроградной передаче возбуждения предсердия возбуждаются позже желудочков. Хотя чаще зубцы Р вообще не выражены. Если предсердные зубцы и определяются, то возникают вне регулярной фиксированной связи с желудочковым комплексом, так как возбуждение предсердий в этих случаях возникает антеградно соответственно медленному синусовому ритму. Особой формой желудочковой тахикардии является тахикардия с ЧСС 200–250 уд./мин и варьирующими интервалами R–R. Особенно характерным является изменение направления комплекса QRS каждые 5–12 сокращений. Реполяризация нарушается и интервал Q–T длится более 0,5 с. Этот тип желудочковой тахикардии развивается на фоне брадикардии, калийпенических состояний, терапии антиаритмическими препаратами. Возможны синкопальные состояния и летальный исход. Трепетание желудочков характеризуется более или менее регулярным их сокращением с ЧСС 200–300 уд./мин. На ЭКГ вместо желудочковых комплексов выявляют двухфазную ундуляцию. Возможен переход в мерцание желудочков. Последнее выглядит на ЭКГ как хаотичные по амплитуде и частоте колебания потенциалов.
Если предсердные зубцы и определяются, то возникают вне регулярной фиксированной связи с желудочковым комплексом, так как возбуждение предсердий в этих случаях возникает антеградно соответственно медленному синусовому ритму. Особой формой желудочковой тахикардии является тахикардия с ЧСС 200–250 уд./мин и варьирующими интервалами R–R. Особенно характерным является изменение направления комплекса QRS каждые 5–12 сокращений. Реполяризация нарушается и интервал Q–T длится более 0,5 с. Этот тип желудочковой тахикардии развивается на фоне брадикардии, калийпенических состояний, терапии антиаритмическими препаратами. Возможны синкопальные состояния и летальный исход. Трепетание желудочков характеризуется более или менее регулярным их сокращением с ЧСС 200–300 уд./мин. На ЭКГ вместо желудочковых комплексов выявляют двухфазную ундуляцию. Возможен переход в мерцание желудочков. Последнее выглядит на ЭКГ как хаотичные по амплитуде и частоте колебания потенциалов.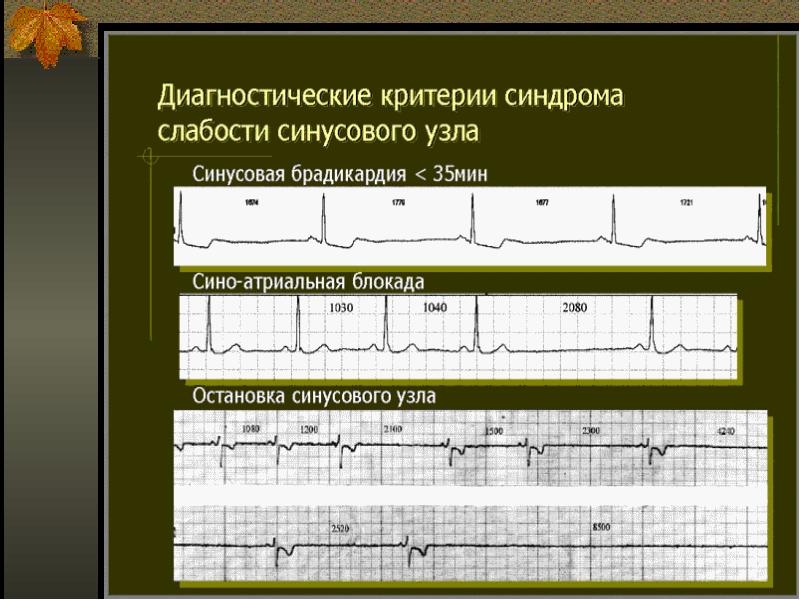 Оба расстройства желудочковой деятельности чаще всего возникают при остром инфаркте миокарда и если их незамедлительно не распознают, в течение ближайших минут могут приводить к смерти из-за выраженных нарушений гемодинамики.
Оба расстройства желудочковой деятельности чаще всего возникают при остром инфаркте миокарда и если их незамедлительно не распознают, в течение ближайших минут могут приводить к смерти из-за выраженных нарушений гемодинамики.
Типичная смена трепетания желудочков их мерцанием и наоборот возникает при синдроме Джервела — Ланге — Нильсена). Диагностическими критериями являются:
1. Врожденная нейросенсорная тугоухость.
2. Синкопальные состояния с возможным летальным исходом. Факторами, провоцирующими приступы потери сознания, являются физическая или психоэмоциональная перегрузка.
3. На ЭКГ — значительно удлиненный интервал Q–T, признаков электролитных нарушений нет, а в период синкопальных состояний — смена трепетания желудочков их мерцанием и наоборот.
4. А/p тип передачи синдрома.
Вариантом синдрома без манифестной глухоты является синдром Романо — Варда (передается а/д).
Оба этих состояния объединяются в синдром увеличенного интервала Q–T.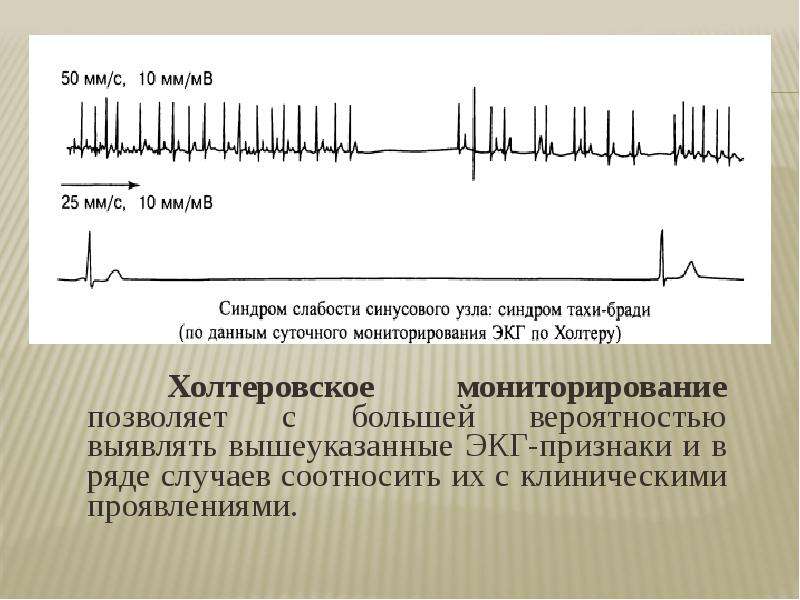
Аритмия — нерегулярные по ЧСС, которые очень обобщенно классифицируют как бради-, тахиаритмию и экстрасистолию. Более или менее точное выделение различных типов аритмий возможно только при ЭКГ-исследовании. Аритмии могут быть функциональными или идиопатическими, развиваются при коронарной патологии, электролитных нарушениях (прежде всего — при гипокалиемии), дисплазии соединительной ткани и пролабировании клапанов сердца, врожденных пороках сердца, кардиомиопатиях, миокардите, гипоксемии, медикаментозных интоксикациях.
Экстрасистолы единичные возможны у практически здоровых людей, вероятность их появления повышается с возрастом. У детей экстрасистолия невоспалительного генеза ассоциируется с повышением внутричерепного давления. Генетически обусловленная экстрасистолия возникает при укороченном и широком большом пальце кистей (синдром рука — сердце, или синдром Табачника), а также при абеталипопротеинемии, миотонической дистрофии, эпизодических гипокалиемических параличах, оксалозе 1-го типа, всех синдромах гипермобильности и ряде других. Частые экстрасистолы вызывают большие сложности в ДД с мерцанием предсердий. Субъективная симптоматика при экстрасистолиях очень разнообразна. Фиксируемая пациентом частота экстрасистол (перебои, «замирание» сердца) может очень сильно расходиться с истинной. Фиксация внимания приводит к невротизации личности с развитием ощущения страха, приступами прекардиальной боли, гипервентиляционным синдромом.
Частые экстрасистолы вызывают большие сложности в ДД с мерцанием предсердий. Субъективная симптоматика при экстрасистолиях очень разнообразна. Фиксируемая пациентом частота экстрасистол (перебои, «замирание» сердца) может очень сильно расходиться с истинной. Фиксация внимания приводит к невротизации личности с развитием ощущения страха, приступами прекардиальной боли, гипервентиляционным синдромом.
Суправентрикулярные экстрасистолы могут исходить из синусового узла, предсердий или из AV-области.
Синусовые экстрасистолы на ЭКГ характеризуются нормальным зубцом Р, нормальной продолжительностью периода P–Q, неизмененным комплексом QRS. Если синусовые экстрасистолы регистрируют изолированно, то они обычно не связаны с патологическими изменениями и характеризуются благоприятным прогнозом.
Предсердные экстрасистолы характеризуются преждевременным появлением зубца Р. В зависимости от места возникновения патологического импульса зубец Р может быть неизмененным, двухфазным или отрицательным. Интервал P–Q обычно увеличен, но в случае импульса разряда близ AV-узла уменьшен. Компенсаторная пауза неполная. Чаше всего комплекс QRS не изменен, он деформируется при наличии дополнительных пучков или аберрантной внутрижелудочковой передачи, что затрудняет ДД с желудочковыми экстрасистолами. В случае попадания предсердной экстрасистолы на рефрактерную паузу желудочковый комплекс не регистрируют. Частые предсердные экстрасистолы с полиморфными зубцами Р могут быть предвестником мерцания предсердий.
Интервал P–Q обычно увеличен, но в случае импульса разряда близ AV-узла уменьшен. Компенсаторная пауза неполная. Чаше всего комплекс QRS не изменен, он деформируется при наличии дополнительных пучков или аберрантной внутрижелудочковой передачи, что затрудняет ДД с желудочковыми экстрасистолами. В случае попадания предсердной экстрасистолы на рефрактерную паузу желудочковый комплекс не регистрируют. Частые предсердные экстрасистолы с полиморфными зубцами Р могут быть предвестником мерцания предсердий.
Узловые экстрасистолы возникают из эктопических очагов возбуждения в области AV-узла. Предсердия возбуждаются ретроградно, поэтому зубец Р отрицательный, непосредственно предшествует желудочковому комплексу, накладывается на него и не определяется или следует за ним. Желудочковый комплекс деформируется сравнительно редко, только при очень раннем возникновении экстрасистол.
Желудочковые экстрасистолы характеризуются отсутствием предшествующего зубца Р, расширенным (>0,11 с) и деформированным желудочковым комплексом. Если на фоне брадикардии экстрасистола возникает между двумя нормальными сокращениями, то компенсаторную паузу при этом не выявляют. Левожелудочковые экстрасистолы выглядят на ЭКГ как блокада правой ножки пучка Гиса, а правожелудочковые — как левой. Появление экстрасистол после каждого нормального желудочкового комплекса обозначается как бигеминия, возникновение двух экстрасистол на одно нормальное сокращение — тригеминия и т. д. Если экстрасистолы исходят из одного и того же очага, они имеют однотипную кривую на ЭКГ и обозначаются как мономорфные и монотопные. Чаще эти экстрасистолы, будучи единичными, не имеют органической природы. Они провоцируются алкоголем, курением, кока-колой, крепким чаем, кофеином, холодом, выявляют при дисплазии соединительной ткани. Политопные и полиморфные экстрасистолы, то есть исходящие из различных участков миокарда и имеющие варьирующую форму на ЭКГ, особенно при залповом появлении, с феноменом «Л на Г», свидетельствуют о воспалительном, атеросклеротическом или дистрофическом поражении миокарда.
Если на фоне брадикардии экстрасистола возникает между двумя нормальными сокращениями, то компенсаторную паузу при этом не выявляют. Левожелудочковые экстрасистолы выглядят на ЭКГ как блокада правой ножки пучка Гиса, а правожелудочковые — как левой. Появление экстрасистол после каждого нормального желудочкового комплекса обозначается как бигеминия, возникновение двух экстрасистол на одно нормальное сокращение — тригеминия и т. д. Если экстрасистолы исходят из одного и того же очага, они имеют однотипную кривую на ЭКГ и обозначаются как мономорфные и монотопные. Чаще эти экстрасистолы, будучи единичными, не имеют органической природы. Они провоцируются алкоголем, курением, кока-колой, крепким чаем, кофеином, холодом, выявляют при дисплазии соединительной ткани. Политопные и полиморфные экстрасистолы, то есть исходящие из различных участков миокарда и имеющие варьирующую форму на ЭКГ, особенно при залповом появлении, с феноменом «Л на Г», свидетельствуют о воспалительном, атеросклеротическом или дистрофическом поражении миокарда. Прогностически неблагоприятными являются желудочковые экстрасистолы, возникшие на фоне стеноза аорты, сердечной недостаточности и спустя 48 ч и более после инфаркта миокарда.
Прогностически неблагоприятными являются желудочковые экстрасистолы, возникшие на фоне стеноза аорты, сердечной недостаточности и спустя 48 ч и более после инфаркта миокарда.
Особой и достаточно редкой формой является парасистолия. Чаще всего желудочковые парасистолы возникают при интерференции ритмов синусового узла и автономного желудочкового центра.
Мерцание предсердий чаще всего не вызывает диагностических трудностей и устанавливается по беспорядочному ритму. При тахи- или брадиаритмической форме мерцания предсердий диагностические ошибки возникают при наличии относительно частого и регулярного самостоятельного желудочкового ритма. Мерцание предсердий развивается иногда без видимых причин (идиопатически), при пороках митрального клапана, особенно при гигантском левом предсердии, при АГ, тиреотоксикозе, перикардите, заболеваниях коронарных артерий сердца и при синдроме синусового узла, после злоупотребления алкоголем, кофе и никотином («сердце отпускника»). Наиболее прогностически благоприятный формой является идиопатическая, при всех других вариантах высокая вероятность эмболий, частота которых при наличии мерцания предсердий может достигать 4–6 в год. Поэтому при наличии повторных эмболий при анализе возможных причин необходимо исключать и мерцание предсердий. При синдроме преждевременного возбуждения аберрантная передача импульсов по добавочному пучку может привести к мерцанию желудочков. Такой механизм вполне реален при внезапной смерти пациентов с синдромом Вольфа — Паркинсона — Уайта. Различают интермиттирующую или преходящую форму (пароксизмальное мерцание предсердий) и хроническую форму. Если частота желудочковых сокращений поддерживается на уровне 60–80 уд./мин, то состояние пациентов обычно не нарушается или эти нарушения не обусловлены мерцанием предсердий. При тахисистолической форме или при полной аритмии развиваются ощущение сдавливания в области сердца, прекардиальная боль, быстрая утомляемость, одышка при физической нагрузке.
Наиболее прогностически благоприятный формой является идиопатическая, при всех других вариантах высокая вероятность эмболий, частота которых при наличии мерцания предсердий может достигать 4–6 в год. Поэтому при наличии повторных эмболий при анализе возможных причин необходимо исключать и мерцание предсердий. При синдроме преждевременного возбуждения аберрантная передача импульсов по добавочному пучку может привести к мерцанию желудочков. Такой механизм вполне реален при внезапной смерти пациентов с синдромом Вольфа — Паркинсона — Уайта. Различают интермиттирующую или преходящую форму (пароксизмальное мерцание предсердий) и хроническую форму. Если частота желудочковых сокращений поддерживается на уровне 60–80 уд./мин, то состояние пациентов обычно не нарушается или эти нарушения не обусловлены мерцанием предсердий. При тахисистолической форме или при полной аритмии развиваются ощущение сдавливания в области сердца, прекардиальная боль, быстрая утомляемость, одышка при физической нагрузке. ДД при мерцании предсердий проводятся с частой экстрасистолией и трепетанием предсердий с непостоянной передачей возбуждения. Пальпация периферического пульса не отражает истинную ЧСС (дефицит пульса), так как часть пульсовых волн не достигает периферии. ЭКГ-признаками мерцания предсердий являются отсутствие нормальных зубцов Р, появление низкоамплитудных волн мерцания (F-волн) с ЧСС 300–600 уд./мин. Они особенно отчетливо регистрируются в отведении V1. Наряду с этим отмечают колебание вольтажа комплексов QRS и их нерегулярное возникновение.
ДД при мерцании предсердий проводятся с частой экстрасистолией и трепетанием предсердий с непостоянной передачей возбуждения. Пальпация периферического пульса не отражает истинную ЧСС (дефицит пульса), так как часть пульсовых волн не достигает периферии. ЭКГ-признаками мерцания предсердий являются отсутствие нормальных зубцов Р, появление низкоамплитудных волн мерцания (F-волн) с ЧСС 300–600 уд./мин. Они особенно отчетливо регистрируются в отведении V1. Наряду с этим отмечают колебание вольтажа комплексов QRS и их нерегулярное возникновение.
Трепетания предсердий никогда не отмечают у здоровых людей. Возможен переход мерцания в трепетание и наоборот. Причины трепетания те же, что перечислены при мерцании предсердий. Чаще всего выявляют пороки сердца с перегрузкой правых отделов и заболевания легких. Частота сокращений предсердий при трепетании достигает 250–300 уд./мин, клинически выявляют диссоциацию между шейным венным и артериальным пульсом. При постоянном AV-проведении желудочковый ритм сохранен, при непостоянной AV-проводимости регистрируют тахиаритмию. На ЭКГ выявляют F-волны, в результате чего кривая напоминает зубья пилы, особенно в правых грудных отведениях.
При постоянном AV-проведении желудочковый ритм сохранен, при непостоянной AV-проводимости регистрируют тахиаритмию. На ЭКГ выявляют F-волны, в результате чего кривая напоминает зубья пилы, особенно в правых грудных отведениях.
Аритмия может возникнуть при синоатриальных или AV-блоках (см. брадикардии), при интермиттирующей! блокаде правой или левой ножке пучка Гиса. В последнем случае они зависят от частоты, на ЭКГ выделяются нарушением морфологии желудочкового комплекса. Наиболее частой формой двойного ритма является AV-диссоциация. Условием ее возникновения является очень медленный синусовый ритм. На ЭКГ регистрируют синусовую брадикардию, колебания положения зубца Р относительно комплекса QRS, периодически — ретроградное возбуждение предсердий. Наиболее частой причиной является ваготония. Клиническое значение этой формы нарушения ритма сердца невелико.
Аритмию отмечают при нарушенной функции водителя ритма (пейсмекера).
Серьезные брадитахикардии развиваются при синдроме синусового узла. Причинами являются генетические факторы, постдифтерийный кардит, кардиомиопатия, АГ и коронарогенные заболевания сердца. Синдром диагностируют на основании персистирующей синусовой брадикардии, пауз синусового ритма или AV-блокады с или без заместительного ритма, нестабильного синусового ритма, нарушений AV-передачи, хронического или интермиттирующего мерцания предсердий. Клиническая симптоматика разнообразна: от прекардиальной боли до синкопальных состояний. На ЭКГ часто регистрируют узловой или желудочковый ритм. Нередко даже мониторирование ЭКГ не позволяет установить диагноз, в связи с чем приходится прибегать к интракардиальной регистрации потенциалов.
Причинами являются генетические факторы, постдифтерийный кардит, кардиомиопатия, АГ и коронарогенные заболевания сердца. Синдром диагностируют на основании персистирующей синусовой брадикардии, пауз синусового ритма или AV-блокады с или без заместительного ритма, нестабильного синусового ритма, нарушений AV-передачи, хронического или интермиттирующего мерцания предсердий. Клиническая симптоматика разнообразна: от прекардиальной боли до синкопальных состояний. На ЭКГ часто регистрируют узловой или желудочковый ритм. Нередко даже мониторирование ЭКГ не позволяет установить диагноз, в связи с чем приходится прибегать к интракардиальной регистрации потенциалов.
Синусовая аритмия: Механизм развития синусовой аритмии,Причины синусовой аритмии,Симптомы синусовой аритмии
Механизм развития синусовой аритмииСинусовый узел – группа клеток в стенке сердца, вырабатывающих электрический импульс. Именно в синусовом узле начинает формироваться нормальный импульс сердечного сокращения. Он протекает по волокнам сердечной стенки, называемым проводящей системой. Данная система расходится на множество волокон, и самые маленькие из них оканчиваются в каждом волокне сердечной стенки. Такой механизм обеспечивает ритмичную и слаженную работу сердца (сокращения происходят через равные отрезки времени, сохраняя оптимальную частоту в пределах 60-90 в минуту).
Он протекает по волокнам сердечной стенки, называемым проводящей системой. Данная система расходится на множество волокон, и самые маленькие из них оканчиваются в каждом волокне сердечной стенки. Такой механизм обеспечивает ритмичную и слаженную работу сердца (сокращения происходят через равные отрезки времени, сохраняя оптимальную частоту в пределах 60-90 в минуту).
Именно проводящая система обеспечивает корректную последовательность сокращений сердечных камер. Сбои в данной системе провоцируют развитие сердечных болезней, на фоне которых развиваются нарушения сердечного ритма.
По степени тяжести данная патология бывает двух видов — умеренная и выраженная.
Умеренная синусовая аритмия характеризуется слабовыраженными симптомами или протекает без явных признаков, чаще фиксируется в детском и подростковом возрасте.
Выраженная синусовая аритмия чаще встречается у пожилых людей, характеризуется явными клиническими проявлениями, сочетается с различными заболеваниями.
Существует несколько групп причин, провоцирующих данную патологию. Ключевым провоцирующим фактором при развитии выраженной синусовой аритмии являются нарушения в работе сердца, в особенности ишемическая болезнь. При ишемии сердечная мышца получает недостаточно кислорода, в результате развивается гипоксия. Обычно ее сопровождает боль в области сердца.
Еще одним распространенным провоцирующим фактором является инфаркт миокарда. При данной патологии в результате гипоксии часть сердечной мышцы гибнет. Впоследствии в этой области сердца происходит рубцевание.
Сердечная недостаточность приводит к тому, что механизм перекачивания крови в сердце нарушается. Это явление тоже сопровождается сбоями сердечного ритма. Кардиомиопатия вызывает структурные изменения в мышце сердца и провоцирует аритмию.
Нарушения сердечного ритма возможны по причинам, не связанным с функционированием сердечно сосудистой системы (например, в результате бронхитов, астмы, вегетососудистой дистонии). При нарушениях функций нервной системы синусовая аритмия обычно носит умеренный характер. Также к провоцирующим факторам не кардиального характера можно отнести патологии надпочечников, сахарный диабет.
При нарушениях функций нервной системы синусовая аритмия обычно носит умеренный характер. Также к провоцирующим факторам не кардиального характера можно отнести патологии надпочечников, сахарный диабет.
Часто обратимая синусовая аритмия развивается вследствие употребления гликозидов, диуретиков и антиаритмических препаратов. Особенность спровоцированной алкоголем или курением синусовой аритмии сердца в том, что это нарушение необратимого характера, значит, оно не пройдет, даже если больной полностью откажется от вредных привычек. Тем не менее, у лиц, прекративших курить и употреблять алкогольные напитки, данная патология носит слабовыраженный характер.
При беременности синусовая аритмия провоцируется физиологическими особенностями, лечение обычно не нужно, так как патология самостоятельно проходит после родов.
Причины синусовой аритмии у детей и подростковУ детей факторами, провоцирующими данное заболевание, обычно являются наследственность, врожденные нарушения работы сердца, приобретенные патологии сердечной деятельности, последствия перенесенных заболеваний.
Особое значение имеет фактор наследственности. Если у кого-то из родителей есть предрасположенность к сердечным заболеваниям, то велика вероятность, что ребенку передалась данная склонность. Дети, входящие в группу риска, находятся у врача под особым контролем.
Врожденные нарушения сердечного ритма часто связаны с проблемами, возникшими еще в период внутриутробного развития. Приобретенные аритмии могут развиться вследствие сильных эмоциональных потрясений.
У подростков данная патология фиксируется в период полового созревания. Причина явления – повышенная функция работы гормонопродуцирующих органов. В этом случае лечение синусовой аритмии сердца тоже не нужно, так как после окончания полового созревания она проходит самостоятельно.
Дыхательная и недыхательная синусовая аритмия у детейДанная патология у детей может иметь дыхательный и не дыхательный характер. Особенность дыхательной синусовой аритмии сердца у детей в том, что это явление связано с дыхательными движениями: вдох сопровождается увеличением частоты сердечных сокращений, а выдох – ее уменьшением. Такие нарушения ритма часто наблюдаются у младенцев с синдромом внутричерепной гипертензии, постнатальной энцефалопатией, а также у недоношенных детей.
Такие нарушения ритма часто наблюдаются у младенцев с синдромом внутричерепной гипертензии, постнатальной энцефалопатией, а также у недоношенных детей.
У слишком полных детей аритмия способна проявляться при физических нагрузках. К провоцирующим факторам относят и рахит, влияющий на возбудимость нервной системы. Синусовая аритмия у ребенка в 6-7 лет и 9-10 лет, то есть во время бурного роста, является достаточно распространенным явлением.
Синусовая дыхательная аритмия у детей на самочувствие не влияет и в лечении медикаментами не нуждается.
Аритмия не дыхательного характера встречается реже и обычно провоцируется различными заболеваниями. Данное нарушение бывает постоянным и приступообразным. Случаться приступ синусовой аритмии у ребенка может раз в 1 год или несколько раз в сутки. Обычно при таких состояниях основной водитель ритма продолжает обеспечивать сердцу правильный ритм, а изменения, приводящие к аритмии, происходят в проводящей системе сердца либо в его клетках.
Фактором развития не дыхательной синусовой аритмии может быть наследственность. Если мать или отец подвержены нарушениям сердечного ритма, то довольно велика вероятность, что ребенку передастся данный недуг.
Инфекционные заболевания, протекающие в сопровождении лихорадки, интоксикации или обезвоживания, тоже провоцируют развитие не дыхательной аритмии у детей. Связано это с изменениями водно-электролитного состава крови. Еще один провоцирующий фактор – нейроциркуляторная дистония: в данном случае нарушения ритма связаны с тем, что сосуды, питающие сердце, не способны менять свой просвет адекватно потребности тканей в кислороде.
При воспалительных процессах в сердечной мышце (бактериального или вирусного происхождения) могут проявляться синусовая аритмия, мерцание предсердий, экстрасистолическая аритмия, блокады сердца. Ревматизм поражает клапанный аппарат сердца и способен вызвать миокардит, что провоцирует у ребенка развитие аритмии. Дебют заболевания может быть связан с ангиной, сопровождается высокой температурой. Также не дыхательная аритмия у детей развивается на фоне врожденных пороков сердца.
Также не дыхательная аритмия у детей развивается на фоне врожденных пороков сердца.
По степени выраженности данное заболевание делят на две категории. Умеренная синусовая аритмия у ребенка проявляется слабо или протекает вообще без симптомов. Чаще всего она выявляется случайно. Выраженная синусовая аритмия у ребенка проявляется довольно явно и может сочетаться с серьезными сердечными заболеваниями.
Симптомы, которые помогут распознать синусовую аритмию у младенца: плохой сон, частый плач по ночам, отказ от еды, одышка, посинение либо бледность кожи.
У детей старшего возраста могут появиться такие признаки, как боли в груди, утомляемость, плохая переносимость физической активности, обмороки. Родителям следует насторожиться, если ребенок стал меньше играть в подвижные игры и старается избегать других физических нагрузок.
Синусовая аритмия и занятия спортомЧасто родители ребенка, у которого обнаружилась синусовая аритмия, стараются всячески оградить его от занятий физкультурой, считая, что именно они спровоцировали проблему. Однако если у ребенка нет предрасположенности к патологиям сердечного ритма, то даже занятия профессиональным спортом не приведут к развитию аритмии. В то же время при наличии предрасположенности дебют болезни может быть спровоцирован любой физической нагрузкой.
Однако если у ребенка нет предрасположенности к патологиям сердечного ритма, то даже занятия профессиональным спортом не приведут к развитию аритмии. В то же время при наличии предрасположенности дебют болезни может быть спровоцирован любой физической нагрузкой.
В большинстве случаев нет смысла полностью ограждать ребенка от занятий физкультурой, так как умеренная физическая активность очень важна для здоровья. Дыхательная аритмия не является противопоказанием даже для занятий в спортивных секциях. Однако ребенок должен находиться под контролем кардиолога и проходить контрольное электрокардиографическое обследование. Детям, которые занимаются профессиональным спортом, необходимо наблюдаться у спортивного врача и проходить ЭКГ каждые 3 месяца.
Если у ребенка выявлена аритмия не дыхательного характера, то занятия спортом строго ограничиваются. В такой ситуации физические нагрузки действительно опасны.
Как лечится синусовая аритмия сердца у детей? Ребенку необходимо пройти контрольное электрокардиографическое обследование и УЗИ сердца, сдать общий анализ мочи и клинический анализ крови. Если единственным выявленным нарушением будет синусовая аритмия, то ребенок будет наблюдаться у кардиолога с контрольным обследованием каждые полгода. Если аритмия носит не дыхательный характер, то нужно вылечить те кардиологические патологии, которые ее спровоцировали. Легкая синусовая аритмия у ребенка со временем проходит самостоятельно.
Если единственным выявленным нарушением будет синусовая аритмия, то ребенок будет наблюдаться у кардиолога с контрольным обследованием каждые полгода. Если аритмия носит не дыхательный характер, то нужно вылечить те кардиологические патологии, которые ее спровоцировали. Легкая синусовая аритмия у ребенка со временем проходит самостоятельно.
Данная патология может иметь различные признаки. Увеличение частоты сердечных сокращений сопровождается одышкой, чувством нехватки воздуха, ощущением пульсаций в висках, болью за грудиной. На фоне урежения сердечных сокращений возникают головные боли, слабость, головокружение. При выраженной синусовой аритмии сердца кровоснабжение головного мозга нарушается, поэтому больной может терять сознание. Патология умеренного характера протекает без выраженной симптоматики.
У новорожденного ребенка синусовая аритмия может проявляться следующими признаками: изменение цвета кожных покровов (кожа становится бледной или синюшной), отказ от еды, частый плач, одышка. У детей старшего возраста отмечаются такие симптомы, как быстрая утомляемость и плохая переносимость нагрузок, в отдельных случаях – обмороки.
У детей старшего возраста отмечаются такие симптомы, как быстрая утомляемость и плохая переносимость нагрузок, в отдельных случаях – обмороки.
Как проводится диагностика данного заболевания? Диагноз ставится на основании жалоб пациента и результатов обследования. Изменение частоты сердечных сокращений выявляется при помощи электрокардиографии.
Используется прием холтеровского мониторирования: больной течение суток носит небольшой аппарат по типу ЭКГ. При этом ведутся записи, то есть фиксируются суточные действия пациента: поднятие тяжестей, прием пищи, подъем по лестнице, пробуждение и отход ко сну и т. д. После снятия аппарата и расшифровки полученных данных результаты вносятся в лист заключения.
Иногда осуществляют диагностику при помощи УЗИ. Проводится биохимический анализ крови и мочи, исследуются половые гормоны.
Как лечить синусовую аритмиюЕсли патология имеет выраженный характер, то есть необходимость в лекарственной терапии. Используются терапевтические способы и электрокардиостимуляция. Выбор медикаментов осуществляет кардиолог с учетом индивидуальных особенностей организма пациента.
Используются терапевтические способы и электрокардиостимуляция. Выбор медикаментов осуществляет кардиолог с учетом индивидуальных особенностей организма пациента.
Если патология спровоцирована стрессовой ситуацией или эмоциональной нестабильностью, то лечение может назначить невролог. При такой синусовой аритмии используются успокоительные препараты и ноотропы. В отдельных случаях необходимы транквилизаторы и нейролептики. Эти препараты назначаются психиатром.
Если частота сердечных сокращений ниже 50 в минуту и фиксируются выраженные нарушения центральной гемодинамики, то показана установка кардиостимулятора. Этот миниатюрный прибор внедряется под кожу в области ключицы.
При лечении синусовой аритмии важно избегать физических перегрузок и стрессов, придерживаться диеты с ограничением сладкого, мучного и жирного.
Если данная патология фиксируется у беременной женщины, то предпринимаются следующие меры: пациентка ставится на учет к перинатологу и посещает его по определенному графику, проходит обследования, принимает поливитамины, придерживается правил сбалансированного питания.
Лечение синусовой аритмии сердца у детей обязательно подразумевает рациональную организацию труда и отдыха. Если патология носит выраженный характер, то лечиться необходимо в детской кардиологии. В рационе ребенка ограничивается количество простых углеводов, упор делается на овощи и фрукты, которые обеспечат большое количество клетчатки. Также важным условием выздоровления является использование психотерапевтических методов воздействия: необходимо восстановить нормальное эмоциональное состояние ребенка и оградить его от стрессов. Врач, поставив диагноз «синусовая аритмия» подробно расскажет, что это такое и объяснит, как вести себя, чтобы избежать осложнений.
Рацион при дыхательной аритмииПитание должно быть сбалансированным и разнообразным, с преобладанием сырых фруктов и овощей, зелени, молочных продуктов, рыбы. Необходимо ограничить потребление сладкой, мучной и слишком жирной пищи, а также продуктов, содержащих кофеин. Также полезны прогулки, поездки на природу, занятия каким-либо хобби, которое наполнит жизнь больного положительными эмоциями и поможет избежать стрессов.
Какие продукты наиболее полезны при нарушении сердечного ритма? Арбуз и дыня выводят излишек холестерина. Репа прекрасно успокаивает учащенное сердцебиение. Виноград устраняет отеки и одышку, улучшает тонус сердечной мышцы. Яблоки уменьшают риск развития опухолей, нормализуют давление, улучшают пищеварение.
Авокадо содержит ферменты, которые помогают организму усваивать вещества, необходимые для корректной работы сердца. Картофель и капуста являются источниками калия, за счет чего нормализуют функции сердечной мышцы. Злаки эффективно препятствуют усвоению холестерина. Тыква корректирует водно-солевой баланс, способствует снижению давления.
Если человек, у которого обнаружили дыхательную аритмию, будет правильно питаться, уделять время дозированной физической активности и избегать стрессов, то никакого дискомфорта не ощутит.
Профилактика синусовой аритмииОбщие профилактические меры включают регулярные физические упражнения без чрезмерных перегрузок, прогулки на свежем воздухе, контроль массы тела.
Неотъемлемой частью профилактики синусовой аритмии является дозированная физическая активность, особенно для людей, страдающих сахарным диабетом, ожирением, патологиями щитовидной железы. Оптимальные формы физической нагрузки – пешие прогулки и плавание.
В состоянии напряжения и тревоги пятнадцатиминутная прогулка на свежем воздухе часто оказывается более эффективной, чем легкие успокоительные средства. Во время ходьбы мозг вырабатывает эндорфины, которые улучшают настроение, успокаивают и облегчают боль. Такое упражнение, как ходьба, может выполняться абсолютно любым человеком, в том числе и ребенком, не требует специального костюма или снаряжения.
С разрешения врача пешие прогулки могут быть дополнены бегом, ходьбой на лыжах или другими более активными видами спорта.
Часто источником нарушения сердечных ритмов являются неврозы, отсутствие полноценного сна, переутомление, стрессы. В связи с этим ключевой составляющей профилактики является достаточный отдых и сон не менее 8 часов в сутки. Контролировать стресс помогают аутотренинги, ароматерапия, фитотерапия (отвары и настои валерианы, пустырника, календулы, мяты, боярышника).
Контролировать стресс помогают аутотренинги, ароматерапия, фитотерапия (отвары и настои валерианы, пустырника, календулы, мяты, боярышника).
Во время лечения заболеваний, которые способны спровоцировать нарушения сердечного ритма, может проводиться медикаментозная профилактика аритмии.
Синусовая аритмия при беременностиПричины синусовой аритмии при беременностиСреди процессов, вызывающих развитие данной патологии, можно выделить следующие:
- появление дополнительного круга кровообращения, который соединяет плод с материнским организмом;
- повышенная эмоциональность и пониженная стрессоустойчивость будущей матери;
- высокая активность симпатической нервной системы;
- электролитические расстройства;
- анемия.
В группу риска входят будущие матери с пороками сердца. Для них риск развития аритмии при беременности очень высок даже после успешной операции. Также очень часто нарушения сердечного ритма фиксируются у женщин с врожденными заболеваниями проводящей системы сердца.
Самыми распространенными признаками данного нарушения сердечного ритма являются ощущения частых ударов в грудной клетке, стук в висках и головокружение, одышка и высокая утомляемость даже при минимальных нагрузках, частый и ровный ритм пульса без перебоев.
Сбои в работе сердца будущей матери могут привести к ухудшению кровоснабжения плода, а это чревато негативными последствиями для его развития. Именно поэтому при первых же признаках нарушения сердечного ритма необходимо обратиться к специалисту. Врач, поставив диагноз «синусовая аритмия» на основании ЭКГ и анализов, объяснит, что это означает и как устранить проблему.
Осложнения синусовой аритмии при беременностиК тяжелым последствиям нарушения сердечного ритма относятся:
- тромбоэмболия;
- тахикардия;
- сердечная недостаточность.
Тромбоэмболия характеризуется появлением тромбов в результате застоя крови. С целью предотвращения тромбообразования назначаются препараты, которые снижают свертываемость крови.
С целью предотвращения тромбообразования назначаются препараты, которые снижают свертываемость крови.
Тахикардия сопровождается одышкой, слабостью и резким снижением давления. Данная патология обусловлена тем, что сердце, сокращаясь слишком часто, не может прокачать необходимый объем крови.
Сердечная недостаточность развивается вследствие того, что из-за нарушений нормального кровообращения в организме задерживается излишек жидкости. В результате затрудняется дыхание, возникают нарушения газообмена в легких, гипоксия.
Лечение синусовой аритмии у беременныхВсе вещества, поступающие в кровь будущей матери, передаются плоду. Прием лекарств во время беременности разрешен исключительно по строгим показаниям.
Беременной женщине необходимо контролировать свой вес: если за неделю она набирает более 300 грамм, то нужно пересмотреть рацион. Особенно важно ограничить употребление мучного, жареного и соленого. Что касается занятий спортом, то при беременности рекомендуются такие физические упражнения, как ходьба и плавание, а также легкая йога.
Синусовая аритмия во время беременности требует консультации врачей разного профиля: кардиолога, гинеколога, педиатра. Даже незначительное нарушение работы сердца будущей матери может спровоцировать кислородное голодание и задержку развития плода. В профилактических целях рекомендуется пройти обследование еще на этапе планирования беременности. При выявлении какой-либо серьезной патологии можно будет заранее провести курс эффективного лечения.
Для профилактики нарушений сердечного ритма во время беременности необходимы такие меры, как: рациональное питание, отказ от кофеиносодержащих продуктов, умеренные физические упражнения. Также следует избегать стрессовых ситуаций и нервного напряжения.
Аптеки, поиск препаратов в которых нужно осуществить, находятся на нашем сайте во вкладке «Аптека». Там можно забронировать медицинские товары онлайн и посмотреть всю необходимую информацию о них, виды существующих дозировок.
Нарушение ритма сердца: как распознать и лечить?
Сердце человека имеет проводящую систему, которая передает
электрические импульсы по всему органу, заставляя его сокращаться в
определенном ритме. Электрические сигналы возникают в группе клеток в правом
предсердии, называемой синусовым узлом. В норме в спокойном состоянии сердце в течение
минуты совершает от 60 до 100 сокращений, которые носят равномерный и ритмичный
характер.
Электрические сигналы возникают в группе клеток в правом
предсердии, называемой синусовым узлом. В норме в спокойном состоянии сердце в течение
минуты совершает от 60 до 100 сокращений, которые носят равномерный и ритмичный
характер.
Аритмия — нарушение ритма сердца, возникающее в случае, когда электрические импульсы, инициирующие сердечное сокращение, функционируют неправильно, заставляя сердце биться слишком быстро, или слишком медленно, или нерегулярно, неритмично.
Наиболее частыми причинами развития аритмии являются сердечно-сосудистые заболевания, высокое артериальное давление, сахарный диабет, курение, чрезмерное употребление алкоголя и кофеина, злоупотребление лекарственными препаратами, стресс.
Фибрилляция предсердий
Самой распространенной формой аритмии является фибрилляция предсердий. Фибрилляцией предсердий
страдают около 1% населения земного шара. В России это около полутора миллиона
человек. Данное заболевание характеризуется нерегулярным сокращением
предсердий, которые хаотично передаются на желудочки сердца и вызывают
следующие симптомы:
Данное заболевание характеризуется нерегулярным сокращением
предсердий, которые хаотично передаются на желудочки сердца и вызывают
следующие симптомы:
- ощущение учащенного неправильного сердцебиения;
- одышку;
- общую слабость и повышенную утомляемость;
- плохую переносимость физической активности;
- боль и дискомфорт в грудной клетке в области
сердца.
Также фибрилляция предсердий может проходить бессимптомно.
Виды лечения заболевания
Радиочастотная аблация — миниинвазивное
хирургическое лечение фибрилляции предсердий. Процедуру начинают с построения
электрической модели левого предсердия и определения локализации легочных вен,
которые являются основным источником фибрилляции предсердий. Во время вмешательства
через бедренную вену пациента в полость левого предсердия заводят катетер. Затем
выполняют электрическую изоляцию легочных вен при помощи нанесения катетером
радиочастотных повреждений.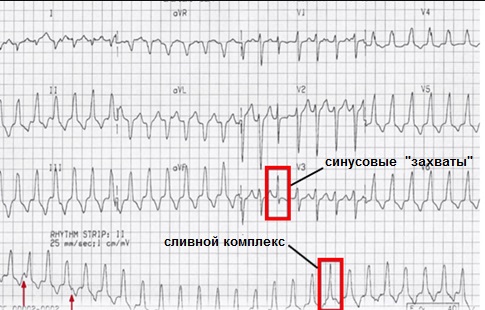 Процедура выполняется под местной анестезией и
занимает около двух часов.
Процедура выполняется под местной анестезией и
занимает около двух часов.
Медикаментозная терапия — назначение специальных
препаратов для купирования приступов аритмии и предотвращения их возникновения.
В некоторых случаях фибрилляция предсердий может носить постоянный характер, когда врач принимает решение не восстанавливать ритм в силу тех или иных причин. В данной ситуации подбирается терапия для контроля частоты сердечных сокращений.
Брадиаритмия
Брадиаритмия — нарушение ритма сердца,характеризующееся частотой
сокращений менее 60 в минуту. Основной причиной возникновения брадиаритмии
является воспалительное или дегенеративное повреждение синусового узла (синдром
слабости синусового узла). Синдромом слабости синусового узла в основном
страдают пожилые пациенты (старше 60-70 лет), это связано с поражением миокарда
в процессе старения. Выраженная брадикардия влияет на снабжение кровью
головного мозга и других органов человека.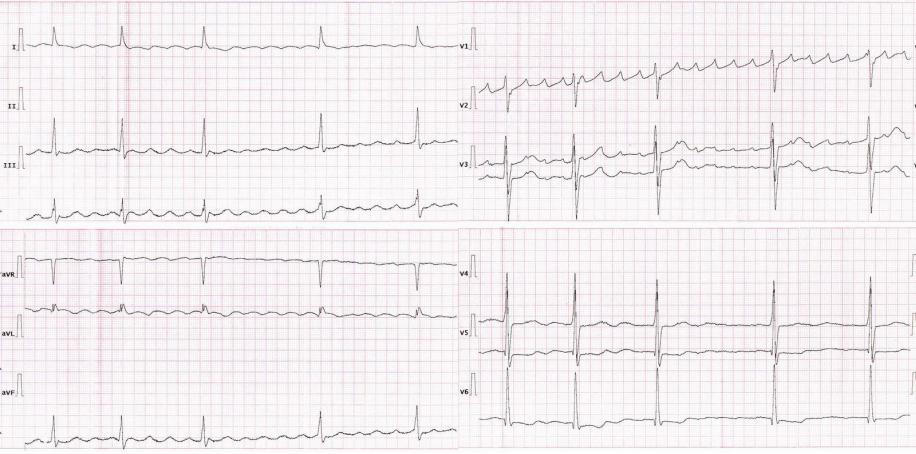
Симптомы брадиаритмии:
- ощущение замедления работы сердца;
- головокружение;
- потеря сознания;
- слабость и снижение физической активности;
- пульс менее 30-40 ударов в минуту.
Лечение брадиаритмии
Пациенту, страдающему брадиаритмией, показана имплантация электрокардиостимулятора — искусственного водителя ритма. При нарушениях функционирования сердца прибор посылает электрический разряд, стимулирующий сокращение сердечной мышцы. Имплантацию электрокардиостимулятора выполняют в левую подключичную область. Проводят электроды через прокол в подключичной вене к камерам сердца и фиксируют к окружающим тканям. Замена кардиостимулятора требуется раз в 7-8 лет в связи с разряжением батареи питания.
Фибрилляция желудочков
Фибрилляция
желудочков — жизнеугрожающая форма нарушения ритма сердца,
характеризующееся некоординированными, аритмичными, разрозненными сокращениями
в отдельных группах мышечных волокон сердечных желудочков. Частота таких
сокращений желудочков достигает 300 в минуту и приводит к сбою кровообращения и
даже остановке сердца — внезапной сердечной смерти. Чаще всего возникает у
людей, перенесших сердечный приступ или инфаркт миокарда.
Частота таких
сокращений желудочков достигает 300 в минуту и приводит к сбою кровообращения и
даже остановке сердца — внезапной сердечной смерти. Чаще всего возникает у
людей, перенесших сердечный приступ или инфаркт миокарда.
Симптомы фибрилляции желудочков:
- потеря сознания;
- боль в груди;
- сильное сердцебиение;
- судорога;
- непроизвольное мочеиспускание;
- характерная картина клинической смерти.
Лечение фибрилляции желудочков
В случае приступа фибрилляции желудочков необходимо
немедленно начать сердечно-легочную реанимацию. Важнейшая часть реанимационных
мероприятий — дефибрилляция желудочков, которую проводят с помощью специальных
устройств — электрических дефибрилляторов. Предотвратить смертельно опасное
состояние может имплантация кардиовертера-дефибриллятора. При возникновении приступа
фибрилляции желудочков аппарат распознает ситуацию и нанесет разряд дефибрилляции,
позволяющий восстановить нормальные сердечные сокращения.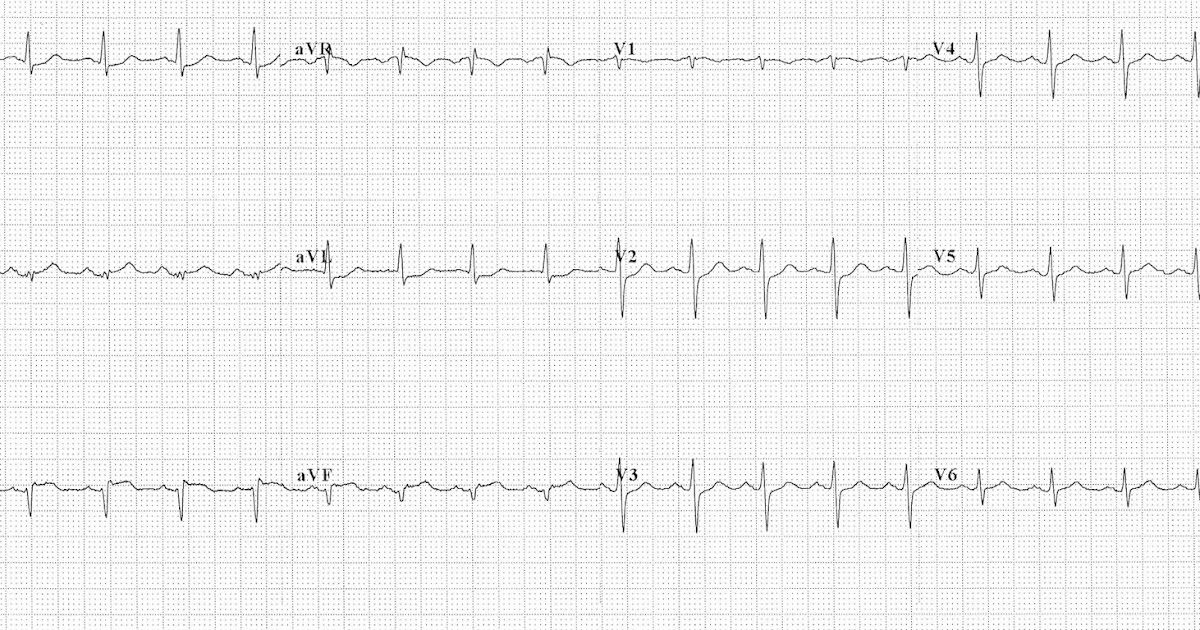
В Центре Мешалкина пациент может пройти диагностику нарушений ритма сердца с использованием оборудования высокого класса и получить профессиональную консультацию специалиста кардиолога-аритмолога. Центр обладает полным набором компетенций в лечении пациентов с нарушениями ритма сердца: высокопрофессиональным штатом специалистов, современным оснащением, практической и научной базой, которые соответствуют европейским стандартам, что обеспечивает максимальный результат диагностических и хирургических процедур.
Синусовая брадикардия сердца: симптомы, причины, лечение
Брадикардия – патологическое снижение частоты сердечных сокращений, наблюдаемое у пациентов различных возрастов. Развивается на фоне острых или хронических заболеваний сердца. Пороговым значением при постановке диагноза становятся 60 сокращений сердечной мышцы в минуту. Пациенты страдают от слабости, систематической потери сознания, головокружений и перепадов артериального давления. Выраженная синусовая брадикардия (40 ЧСС/мин) может привести к развитию сердечной недостаточности. Для ее предотвращения пациенту имплантируется кардиостимулятор.
Выраженная синусовая брадикардия (40 ЧСС/мин) может привести к развитию сердечной недостаточности. Для ее предотвращения пациенту имплантируется кардиостимулятор.
Общие сведения
Патология развивается на фоне неспособности синусового узла к выработке необходимого для нормальной частоты сердечных сокращений количества электрических импульсов. Умеренная синусовая брадикардия может не приводить к расстройству гемодинамики. Выраженная форма патологии провоцирует недостаточное кровоснабжение тканей. Развивается кислородное голодание органов.
Профессиональные спортсмены могут столкнуться с физиологической брадикардией, которая рассматривается кардиологами как норма. В состоянии покоя у тренированных людей фиксируются 50-60 сердечных сокращений в минуту. Во сне это значение падает на 25-30%.
Виды патологии
Кардиологи выделяют пять форм по этиологическому основанию:
- экстракардиальную;
- органическую;
- лекарственную;
- токсическую;
- синусовую спортивную.

Экстракардиальный тип развивается под действием нейрогенных факторов, органический – на фоне патологических поражений сердца. Лекарственная и токсическая формы заболевания возникают при попадании в организм пациент токсинов или лекарственных препаратов в избыточных дозировках. Синусовая брадикардия спортсменов становится результатом многолетних тренировок, направленных на достижение максимальной ЧСС при физических нагрузках.
Патологические типы могут протекать в острой или хронической формах. В первом случае причиной нарушения ЧСС становятся инфаркты, миокардиты, интоксикации. Хроническая брадикардия становится результатом возрастных склеротических поражений сердечной мышцы.
Причины нарушения сердечного ритма
Органический тип проявляется на фоне нескольких патологий:
- инфаркта миокарда;
- миокардиодистрофии;
- миокардита;
- кардиосклероза.
Перечисленные заболевания провоцируют дегенеративные изменения в синусовом узле и нарушение проводимости в миокарде.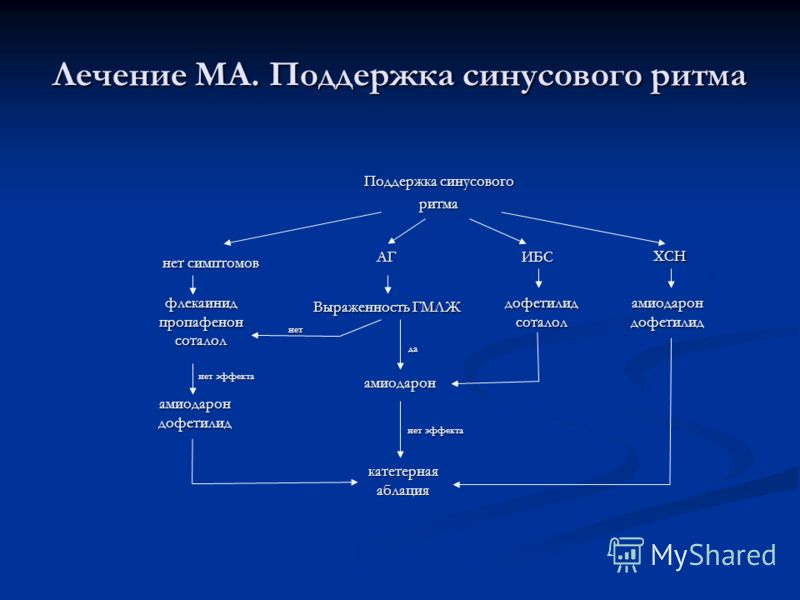
Экстракардиальная форма брадикардии – результат неврозов, повышенного внутричерепного давления или сдавления каротидного синуса одеждой.
Токсические поражения развиваются при контакте человека с опасными химическими веществами. Брадикардии этого типа часто развиваются на фоне профессиональной деятельности пациента.
Лекарственные брадикардии проявляются при нарушении человеком предписанной дозировки препарата или длительном приеме медикаментов с выраженным воздействием на частоту сокращения сердца.
Симптоматика заболевания
Умеренное течение редко сопровождается явными клиническими симптомами. Выраженная форма патологии провоцирует:
- головокружение;
- слабость;
- обморочные состояния;
- снижение мышечного тонуса;
- скачки артериального давления;
- обильное потоотделение.
Пациенты могут испытывать сложности с дыханием, ощущать выраженную боль в грудной клетке.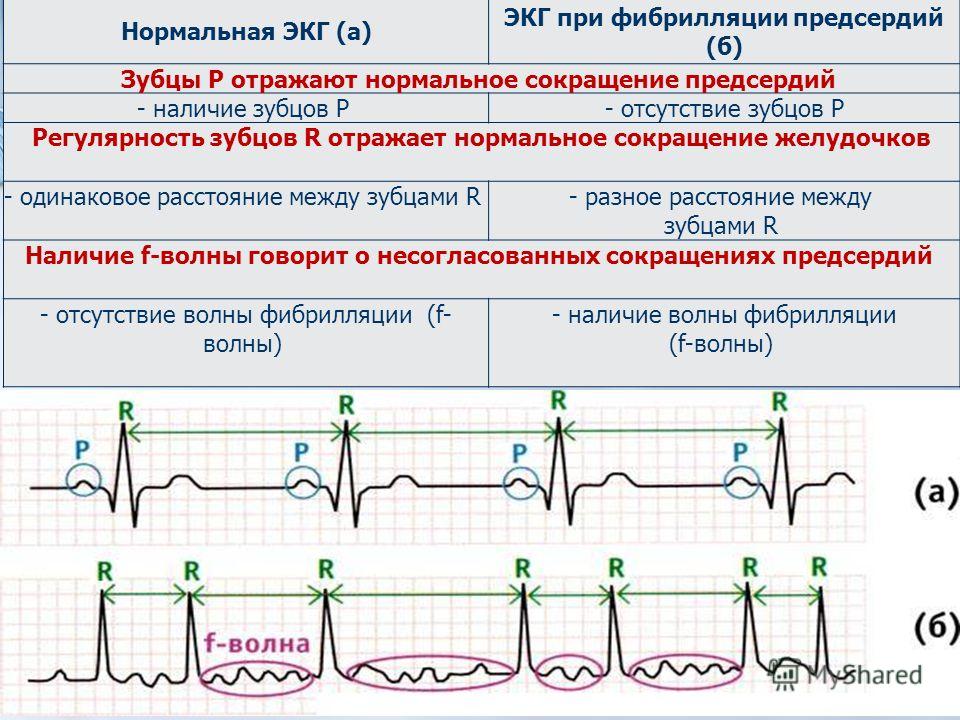 Представители старшей возрастной группы сталкиваются с нарушением концентрации, кратковременной потерей памяти, эпизодическими расстройствами зрения.
Представители старшей возрастной группы сталкиваются с нарушением концентрации, кратковременной потерей памяти, эпизодическими расстройствами зрения.
Нарушение сократительной функции миокарда приводит к гипоксии головного мозга. На фоне могут развиваться приступы судорог продолжительностью до 60 секунд. Данное состояние рассматривается кардиологами как наиболее опасное при подтвержденной брадикардии. Пациент нуждается в неотложной помощи, поскольку затянувшиеся приступы судорог провоцируют остановку дыхательной деятельности.
У вас появились симптомы брадикардии?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Диагностические процедуры
Диагностика и лечение брадикардии выполняются кардиологом. Врач осматривает ребенка или взрослого и собирает данные для анамнеза. Пристальное внимание уделяется пульсу пациента, звучности сердечных тонов и частоте дыхательных движений. При наличии соответствующих показаний кардиолог может направить пациента к неврологу, нейрохирургу, инфекционисту.
При наличии соответствующих показаний кардиолог может направить пациента к неврологу, нейрохирургу, инфекционисту.
Органическая форма требует проведения УЗИ сердца. Ультразвуковое исследование позволяет оценить изменения размеров сердечной мышцы, выявить очаги дегенеративных поражений. Нагрузочная велоэргометрия направлена на определение прироста частоты сердечных сокращений при различных объемах физических нагрузок.
Лечение патологии
Умеренное течение заболевания без выраженных клинических проявлений не требует терапии. Органическая, токсическая и экстракардиальная формы брадикардии предполагают обязательное лечение основной патологии. Пациентам с лекарственным типом заболевания назначаются сниженные дозировки препаратов, замедляющих сердечный ритм.
При выраженной брадикардии с приступами судорог проводится хирургическое вмешательство. Пациенту имплантируется электрокардиостимулятор, служащий заменой водителя ритма.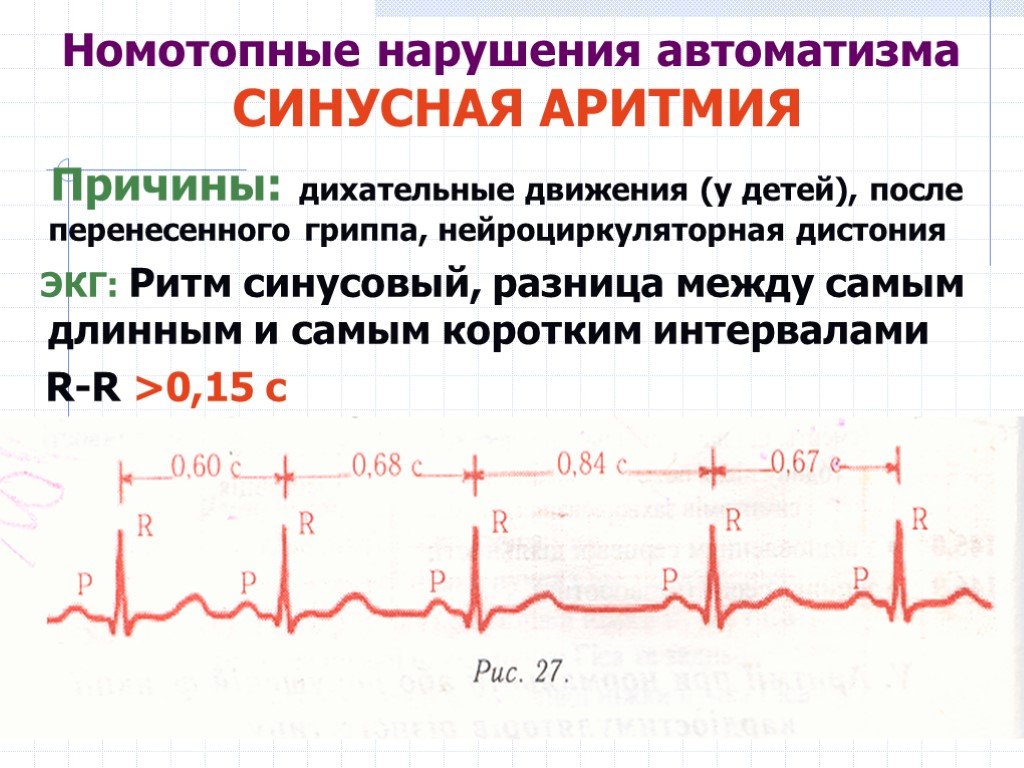 Частота вырабатываемых имплантатом импульсов соответствует возрастной норме пациента. Стабильный сердечный ритм приводит к нормализации гемодинамики и устранению кислородного голодания органов.
Частота вырабатываемых имплантатом импульсов соответствует возрастной норме пациента. Стабильный сердечный ритм приводит к нормализации гемодинамики и устранению кислородного голодания органов.
Прогноз
Прогноз осложняется при наличии у пациента органических поражений сердца. Устойчивое снижение сердечного ритма может привести к присвоению человеку инвалидности. Умеренный характер брадикардии позволяет добиться полного восстановления работоспособности пациента вне зависимости от причин нарушения сердечного ритма. Наличие у ребенка или взрослого хронических системных патологий ведет к формированию удовлетворительного прогноза.
Вопросы и ответы
Какие профилактические меры позволяют предотвратить развитие брадикардии?
Избежать устойчивого нарушения сердечного ритма можно при своевременном обращении за медицинской помощью из-за интоксикаций или ухудшения самочувствия при приеме лекарств. Пациентам с отягощенным семейным анамнезом рекомендуется ежегодно проходить осмотры у кардиолога.
Пациентам с отягощенным семейным анамнезом рекомендуется ежегодно проходить осмотры у кардиолога.
В каком возрасте человек может столкнуться с симптомами брадикардии?
Нарушения в работе водителя сердечного ритма возможны в любом возрасте. Вероятность развития устойчивой формы значительно возрастает при достижении человеком 65 лет.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Синусовая аритмия: определение, признаки и диагностика
Сердце человека должно биться с регулярными интервалами, подобно секундной стрелке на часах. Аритмия — это нарушение сердечного ритма или нарушение его ритма. Синусовая аритмия — это один из видов аритмии.
В этой статье мы узнаем, что такое синусовая аритмия, как ее диагностируют и является ли это проблемой для здоровья. Хотя будут рассмотрены различные типы синусовой аритмии, в этой статье основное внимание будет уделено респираторной синусовой аритмии.
Синусовая аритмия связана не с полостями пазух лица, а с синоатриальным узлом или синусовым узлом в сердце.
Синоатриальный или синусовый узел расположен в верхней камере на правой стороне сердца, которая называется правым предсердием.
Синусовый узел известен как естественный «кардиостимулятор» сердца, что означает, что он отвечает за ритм сердцебиения человека.
Нормальный синусовый ритм — это регулярный ритм, встречающийся у здоровых людей.
Синусовая аритмия означает нарушение сердечного ритма, берущее начало в синусовом узле.
Как правило, синусовая аритмия может быть:
- Синусовая тахикардия, то есть учащение пульса с частотой более 100 ударов в минуту.
- Синусовая брадикардия, когда частота сердечных сокращений снижается или составляет менее 60 ударов в минуту.
Дыхательная синусовая аритмия
Дыхательная синусовая аритмия фактически является доброкачественной, что означает, что она не опасна.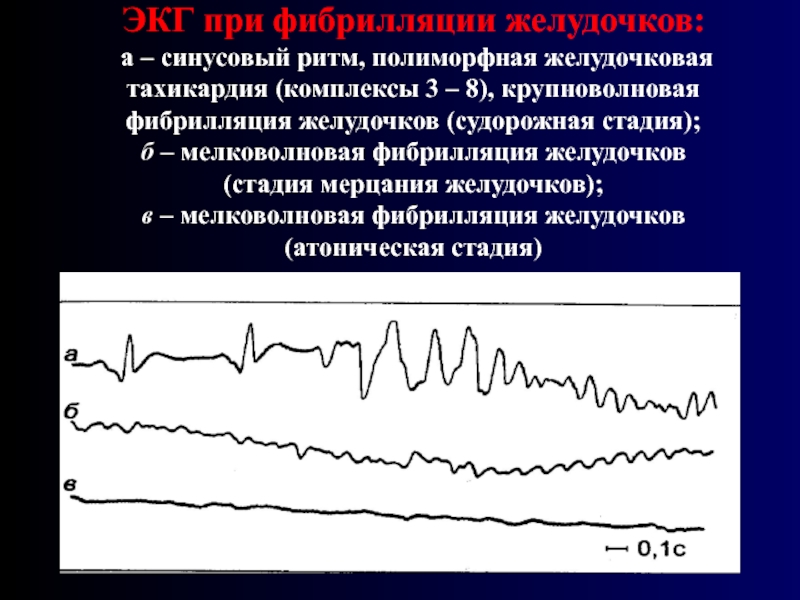 Это происходит, когда частота сердечных сокращений человека связана с его дыхательным циклом. Другими словами, когда человек вдыхает, его пульс увеличивается, а когда он выдыхает, частота его сокращается.
Это происходит, когда частота сердечных сокращений человека связана с его дыхательным циклом. Другими словами, когда человек вдыхает, его пульс увеличивается, а когда он выдыхает, частота его сокращается.
Аритмия дыхательного синуса чаще встречается у детей, чем у взрослых, и имеет тенденцию исчезать по мере взросления.
Время между каждым контрольным сигналом называется интервалом P-P. У большинства людей разница составляет менее 0,16 секунды. В случаях респираторной синусовой аритмии интервал P-P часто бывает больше 0.16 секунд, когда человек выдыхает.
По мере учащения сердечного ритма, например, во время тренировки, ритм пульса имеет тенденцию становиться более регулярным.
Поделиться на PinterestЭлектрокардиограмма (ЭКГ) может использоваться для диагностики аритмии. Это измерение частоты пульса и ритма. Самый распространенный способ диагностики аритмии — это электрическая запись сердечного ритма с помощью аппарата, который называется электрокардиограммой (ЭКГ или ЭКГ).
ЭКГ или ЭКГ измеряют несколько различных аспектов сердца, включая частоту, ритм и интервалы между ударами.
При респираторной синусовой аритмии частота сердечных сокращений в минуту обычно нормальная. Однако время между ударами может варьироваться, что указывает на аритмию.
Время между ударами будет меньше при вдохе и больше при выдохе.
Часто разница между самым длинным и самым коротким интервалом составляет более 0,12 секунды. Это даст врачу четкий признак того, что у человека синусовая аритмия.
Синусовая аритмия часто встречается у детей, а иногда и у взрослых.У детей с респираторной синусовой аритмией симптомы будут уменьшаться по мере взросления и без лечения.
Хотя точная причина респираторной синусовой аритмии неизвестна, исследователи полагают, что она может повысить эффективность или позволить сердцу выполнять меньше работы при поддержании правильного уровня газов в крови.
Есть много типов аритмий, которые возникают в других электрических путях сердца. Основные типы включают:
Основные типы включают:
- Фибрилляция предсердий : сердце бьется нерегулярно из-за нарушений проводимости.
- Суправентрикулярная тахикардия : ЧСС в состоянии покоя ненормально высокая.
- Блок сердца : Когда сердце бьется медленнее, что может привести к коллапсу.
- Фибрилляция желудочков : Сердце имеет неорганизованный ритм, который при отсутствии лечения приводит к потере сознания и смерти.
Аритмии могут поражать людей любого возраста, хотя фибрилляция предсердий чаще встречается у пожилых людей.
Факторы, увеличивающие риск аритмии, включают:
- употребление алкоголя
- употребление табака
- чрезмерные физические нагрузки
- потребление кофеина
- определенные лекарства и рекреационные препараты
- избыточный вес
- наличие вирусного заболевания
- перенесенный сердечный приступ или сердечная недостаточность
Синдром слабости синусового узла
Синдром слабости синусового узла (SSS) — это когда синусовый узел вызывает нарушения сердечного ритма. Это происходит, когда синусовый узел рубцуется и со временем замещается фиброзными тканями.
Это происходит, когда синусовый узел рубцуется и со временем замещается фиброзными тканями.
Есть несколько аритмий, связанных с SSS:
- фибрилляция предсердий
- тяжелая синусовая брадикардия
- тахикардо-брадикардический синдром, также известный как синдром тахикардии-брадикардии
- блокада выхода из синуса или синусовых пауз
SSS чаще встречается у пожилых людей людей и обоих полов в равной степени. Хотя в некоторых случаях SSS может протекать бессимптомно, он также может вызывать у человека:
- обморок
- учащенное сердцебиение
- усталость
- одышку
Лечение часто включает использование кардиостимулятора.Если не лечить, SSS может иметь серьезные последствия для здоровья человека.
Лекарства, такие как дигоксин, бета-блокаторы и блокаторы кальциевых каналов, могут ухудшить SSS.
Аритмия дыхательного синуса не считается серьезной проблемой для здоровья. Однако иногда другие аритмии могут указывать на сердечные заболевания.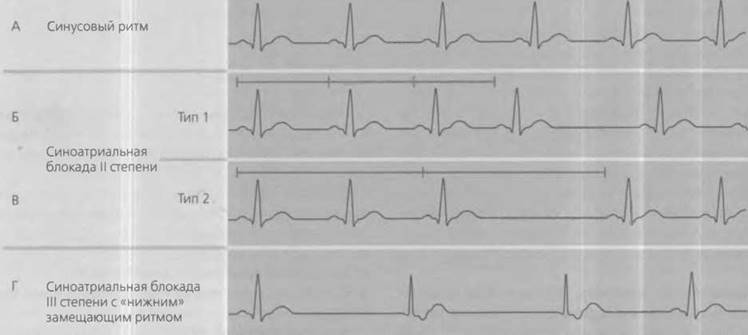
Пожилым людям с тяжелой аритмией может потребоваться кардиостимулятор. Люди с апноэ во сне также чаще страдают аритмией, включая аритмию дыхательного синуса.
Случаи респираторной синусовой аритмии у детей и молодых людей часто улучшаются без лечения с возрастом. Это связано с тем, что сердце ребенка все еще растет и развивается, и изменения в работе сердца могут привести к респираторной синусовой аритмии.
Если у ребенка респираторная синусовая аритмия, врач может захотеть ее контролировать, но, вероятно, не предложит никакого лечения, если проблема не станет серьезной, не вызовет симптомы или не продолжится в подростковом возрасте.
Однако случаи у пожилых людей более необычны и могут потребовать дальнейшего обследования.Если респираторная синусовая аритмия вызвана основным заболеванием сердца, ее нужно лечить отдельно.
Синусовая аритмия: определение, признаки и диагностика
Сердце человека должно биться с регулярными интервалами, подобно секундной стрелке на часах. Аритмия — это нарушение сердечного ритма или нарушение его ритма. Синусовая аритмия — это один из видов аритмии.
Аритмия — это нарушение сердечного ритма или нарушение его ритма. Синусовая аритмия — это один из видов аритмии.
В этой статье мы узнаем, что такое синусовая аритмия, как ее диагностируют и является ли это проблемой для здоровья.Хотя будут рассмотрены различные типы синусовой аритмии, в этой статье основное внимание будет уделено респираторной синусовой аритмии.
Поделиться на PinterestСиноатриальный узел находится в правой части сердца и определяет сердцебиение человека.Синусовая аритмия связана не с полостями пазух лица, а с синоатриальным узлом или синусовым узлом в сердце.
Синоатриальный или синусовый узел расположен в верхней камере на правой стороне сердца, которая называется правым предсердием.
Синусовый узел известен как естественный «кардиостимулятор» сердца, что означает, что он отвечает за ритм сердцебиения человека.
Нормальный синусовый ритм — это регулярный ритм, встречающийся у здоровых людей.
Синусовая аритмия означает нарушение сердечного ритма, берущее начало в синусовом узле.
Как правило, синусовая аритмия может быть:
- Синусовая тахикардия, то есть учащение пульса с частотой более 100 ударов в минуту.
- Синусовая брадикардия, когда частота сердечных сокращений снижается или составляет менее 60 ударов в минуту.
Дыхательная синусовая аритмия
Дыхательная синусовая аритмия фактически является доброкачественной, что означает, что она не опасна.Это происходит, когда частота сердечных сокращений человека связана с его дыхательным циклом. Другими словами, когда человек вдыхает, его пульс увеличивается, а когда он выдыхает, частота его сокращается.
Аритмия дыхательного синуса чаще встречается у детей, чем у взрослых, и имеет тенденцию исчезать по мере взросления.
Время между каждым контрольным сигналом называется интервалом P-P. У большинства людей разница составляет менее 0,16 секунды. В случаях респираторной синусовой аритмии интервал P-P часто бывает больше 0.16 секунд, когда человек выдыхает.
По мере учащения сердечного ритма, например, во время тренировки, ритм пульса имеет тенденцию становиться более регулярным.
Поделиться на PinterestЭлектрокардиограмма (ЭКГ) может использоваться для диагностики аритмии. Это измерение частоты пульса и ритма.Самый распространенный способ диагностики аритмии — это электрическая запись сердечного ритма с помощью аппарата, который называется электрокардиограммой (ЭКГ или ЭКГ).
ЭКГ или ЭКГ измеряют несколько различных аспектов сердца, включая частоту, ритм и интервалы между ударами.
При респираторной синусовой аритмии частота сердечных сокращений в минуту обычно нормальная. Однако время между ударами может варьироваться, что указывает на аритмию.
Время между ударами будет меньше при вдохе и больше при выдохе.
Часто разница между самым длинным и самым коротким интервалом составляет более 0,12 секунды. Это даст врачу четкий признак того, что у человека синусовая аритмия.
Синусовая аритмия часто встречается у детей, а иногда и у взрослых.У детей с респираторной синусовой аритмией симптомы будут уменьшаться по мере взросления и без лечения.
Хотя точная причина респираторной синусовой аритмии неизвестна, исследователи полагают, что она может повысить эффективность или позволить сердцу выполнять меньше работы при поддержании правильного уровня газов в крови.
Есть много типов аритмий, которые возникают в других электрических путях сердца. Основные типы включают:
- Фибрилляция предсердий : сердце бьется нерегулярно из-за нарушений проводимости.
- Суправентрикулярная тахикардия : ЧСС в состоянии покоя ненормально высокая.
- Блок сердца : Когда сердце бьется медленнее, что может привести к коллапсу.
- Фибрилляция желудочков : Сердце имеет неорганизованный ритм, который при отсутствии лечения приводит к потере сознания и смерти.
Аритмии могут поражать людей любого возраста, хотя фибрилляция предсердий чаще встречается у пожилых людей.
Факторы, увеличивающие риск аритмии, включают:
- употребление алкоголя
- употребление табака
- чрезмерные физические нагрузки
- потребление кофеина
- определенные лекарства и рекреационные препараты
- избыточный вес
- наличие вирусного заболевания
- перенесенный сердечный приступ или сердечная недостаточность
Синдром слабости синусового узла
Синдром слабости синусового узла (SSS) — это когда синусовый узел вызывает нарушения сердечного ритма.Это происходит, когда синусовый узел рубцуется и со временем замещается фиброзными тканями.
Есть несколько аритмий, связанных с SSS:
- фибрилляция предсердий
- тяжелая синусовая брадикардия
- тахикардо-брадикардический синдром, также известный как синдром тахикардии-брадикардии
- блокада выхода из синуса или синусовых пауз
SSS чаще встречается у пожилых людей людей и обоих полов в равной степени. Хотя в некоторых случаях SSS может протекать бессимптомно, он также может вызывать у человека:
- обморок
- учащенное сердцебиение
- усталость
- одышку
Лечение часто включает использование кардиостимулятора.Если не лечить, SSS может иметь серьезные последствия для здоровья человека.
Лекарства, такие как дигоксин, бета-блокаторы и блокаторы кальциевых каналов, могут ухудшить SSS.
Аритмия дыхательного синуса не считается серьезной проблемой для здоровья. Однако иногда другие аритмии могут указывать на сердечные заболевания.
Пожилым людям с тяжелой аритмией может потребоваться кардиостимулятор. Люди с апноэ во сне также чаще страдают аритмией, включая аритмию дыхательного синуса.
Случаи респираторной синусовой аритмии у детей и молодых людей часто улучшаются без лечения с возрастом. Это связано с тем, что сердце ребенка все еще растет и развивается, и изменения в работе сердца могут привести к респираторной синусовой аритмии.
Если у ребенка респираторная синусовая аритмия, врач может захотеть ее контролировать, но, вероятно, не предложит никакого лечения, если проблема не станет серьезной, не вызовет симптомы или не продолжится в подростковом возрасте.
Однако случаи у пожилых людей более необычны и могут потребовать дальнейшего обследования.Если респираторная синусовая аритмия вызвана основным заболеванием сердца, ее нужно лечить отдельно.
Синусовая аритмия: симптомы, причины и прогноз
Обзор
Нерегулярное сердцебиение называется аритмией. Синусовая аритмия — это нерегулярное сердцебиение, которое либо слишком быстрое, либо слишком медленное. Один из видов синусовой аритмии, называемый респираторной синусовой аритмией, — это когда сердцебиение меняет ритм при вдохе и выдохе. Другими словами, ваше сердцебиение повторяется с вашим дыханием.Когда вы вдыхаете, ваш пульс увеличивается. На выдохе падает.
Это благоприятное состояние. Это естественное колебание сердцебиения, и это не означает, что у вас серьезное сердечное заболевание. Фактически, это заболевание часто встречается у молодых здоровых взрослых и детей.
Аритмия дыхательного синуса может возникнуть у пожилых людей, но в этих случаях она часто связана с сердечным заболеванием или другим сердечным заболеванием.
Иногда синусовая аритмия возникает вместе с другим состоянием, называемым синусовой брадикардией.Брадикардия, или медленное сердцебиение, диагностируется, когда естественный ритм вашего сердца ниже 60 ударов в минуту. Если низкая частота сердечных сокращений вызывает длительные паузы между ударами, у вас может быть синусовая брадикардия с синусовой аритмией. Эти паузы могут быть обычным явлением во время сна.
Другой тип синусовой аритмии возникает, когда сердце бьется слишком быстро. Это называется синусовой тахикардией. Это относится к частоте сердечных сокращений выше 100 ударов в минуту. Синусовая тахикардия обычно возникает в результате другого состояния, например стресса, лихорадки, боли, физических упражнений или приема лекарств.Если учащенное сердцебиение не проходит быстро, ваш врач вылечит основную проблему.
У молодого и в остальном здорового человека эти состояния не являются серьезными или проблемными. Некоторые люди с медленным или учащенным сердцебиением могут испытывать такие симптомы, как головокружение или одышка, но другие могут вообще не испытывать симптомов.
Люди с синусовой аритмией не испытывают сердечно-сосудистых симптомов. Фактически, вы можете никогда не испытывать никаких симптомов, и это состояние может никогда не быть диагностировано.
Если вы знаете, как определять свой пульс, вы можете почувствовать небольшое изменение пульса при вдохе и выдохе. Однако различия могут быть настолько незначительными, что только машина сможет их обнаружить.
Если вы испытываете учащенное сердцебиение или чувствуете, что ваше сердце бьется быстрее, поговорите со своим врачом. Учащенное сердцебиение редко бывает серьезным и может случаться время от времени. Тем не менее, они могут вызывать беспокойство, и консультация с врачом поможет вам быть уверенным, что у вас нет никаких проблем с сердцем.
Непонятно, что вызывает у людей синусовую аритмию. Исследователи подозревают, что связь между сердцем, легкими и сосудистой системой может иметь значение.
У пожилых людей синусовая аритмия может возникнуть в результате сердечного заболевания или другого сердечного заболевания. Повреждение синусового узла может препятствовать тому, чтобы электрические сигналы покидали узел и производили устойчивое нормальное сердцебиение. В этих случаях синусовая аритмия является результатом повреждения сердца и, вероятно, проявится после его развития.
Чтобы диагностировать синусовую аритмию, врач проведет электрокардиограмму (ЭКГ или ЭКГ). Этот тест измеряет электрические сигналы вашего сердца. Он может обнаружить каждый аспект вашего сердцебиения и помочь вашему врачу увидеть любые потенциальные нарушения, например синусовую аритмию.
Помните, что для большинства людей синусовая аритмия не опасна и не вызывает проблем. Даже если ваш врач подозревает, что у вас нерегулярное сердцебиение, он может не назначить тест для его проверки.Это потому, что ЭКГ может быть дорогостоящим, а синусовая аритмия считается доброкачественным состоянием. Ваш врач может назначить ЭКГ, только если он подозревает другое заболевание или вы испытываете другие симптомы.
Скорее всего, лечение синусовой аритмии вам не потребуется. Поскольку это считается обычным явлением и не вызывает никаких других проблем, для большинства людей лечение не требуется. Со временем синусовая аритмия может стать неопределяемой по мере взросления детей и молодых людей.
Если у вас развивается синусовая аритмия из-за другого сердечного заболевания, например, сердечного заболевания, ваш врач, скорее всего, вылечит исходное состояние.Лечение этого состояния может помочь остановить аритмию.
Синусовая аритмия редко вызывает осложнения. Фактически, это состояние, скорее всего, останется незамеченным, потому что оно так редко вызывает симптомы или проблемы.
Если синусовая аритмия возникает с синусовой брадикардией или тахикардией, у вас могут возникнуть некоторые осложнения от комбинации. Из-за медленного сердцебиения может наблюдаться головокружение, одышка и обмороки. Учащенное сердцебиение, головокружение и боли в груди могут возникать при нерегулярном учащенном сердцебиении.
Большинство людей с синусовой аритмией будут жить нормальной, здоровой жизнью. Некоторые могут даже не узнать, что у них это заболевание. Обнаружение и диагностика могут произойти случайно, и лечение требуется редко.
Для пожилых людей с этим заболеванием важно работать со своим врачом, чтобы определить причину и лечение, которое может помочь. Сама по себе аритмия не опасна, но такое заболевание, как сердечное заболевание, может быть серьезным.
Синусовая аритмия: симптомы, причины и прогноз
Обзор
Нерегулярное сердцебиение называется аритмией.Синусовая аритмия — это нерегулярное сердцебиение, которое либо слишком быстрое, либо слишком медленное. Один из видов синусовой аритмии, называемый респираторной синусовой аритмией, — это когда сердцебиение меняет ритм при вдохе и выдохе. Другими словами, ваше сердцебиение повторяется с вашим дыханием. Когда вы вдыхаете, ваш пульс увеличивается. На выдохе падает.
Это благоприятное состояние. Это естественное колебание сердцебиения, и это не означает, что у вас серьезное сердечное заболевание. Фактически, это заболевание часто встречается у молодых здоровых взрослых и детей.
Аритмия дыхательного синуса может возникнуть у пожилых людей, но в этих случаях она часто связана с сердечным заболеванием или другим сердечным заболеванием.
Иногда синусовая аритмия возникает вместе с другим состоянием, называемым синусовой брадикардией. Брадикардия, или медленное сердцебиение, диагностируется, когда естественный ритм вашего сердца ниже 60 ударов в минуту. Если низкая частота сердечных сокращений вызывает длительные паузы между ударами, у вас может быть синусовая брадикардия с синусовой аритмией. Эти паузы могут быть обычным явлением во время сна.
Другой тип синусовой аритмии возникает, когда сердце бьется слишком быстро. Это называется синусовой тахикардией. Это относится к частоте сердечных сокращений выше 100 ударов в минуту. Синусовая тахикардия обычно возникает в результате другого состояния, например стресса, лихорадки, боли, физических упражнений или приема лекарств. Если учащенное сердцебиение не проходит быстро, ваш врач вылечит основную проблему.
У молодого и в остальном здорового человека эти состояния не являются серьезными или проблемными. Некоторые люди с медленным или учащенным сердцебиением могут испытывать такие симптомы, как головокружение или одышка, но другие могут вообще не испытывать симптомов.
Люди с синусовой аритмией не испытывают сердечно-сосудистых симптомов. Фактически, вы можете никогда не испытывать никаких симптомов, и это состояние может никогда не быть диагностировано.
Если вы знаете, как определять свой пульс, вы можете почувствовать небольшое изменение пульса при вдохе и выдохе. Однако различия могут быть настолько незначительными, что только машина сможет их обнаружить.
Если вы испытываете учащенное сердцебиение или чувствуете, что ваше сердце бьется быстрее, поговорите со своим врачом.Учащенное сердцебиение редко бывает серьезным и может случаться время от времени. Тем не менее, они могут вызывать беспокойство, и консультация с врачом поможет вам быть уверенным, что у вас нет никаких проблем с сердцем.
Непонятно, что вызывает у людей синусовую аритмию. Исследователи подозревают, что связь между сердцем, легкими и сосудистой системой может иметь значение.
У пожилых людей синусовая аритмия может возникнуть в результате сердечного заболевания или другого сердечного заболевания.Повреждение синусового узла может препятствовать тому, чтобы электрические сигналы покидали узел и производили устойчивое нормальное сердцебиение. В этих случаях синусовая аритмия является результатом повреждения сердца и, вероятно, проявится после его развития.
Чтобы диагностировать синусовую аритмию, врач проведет электрокардиограмму (ЭКГ или ЭКГ). Этот тест измеряет электрические сигналы вашего сердца. Он может обнаружить каждый аспект вашего сердцебиения и помочь вашему врачу увидеть любые потенциальные нарушения, например синусовую аритмию.
Помните, что для большинства людей синусовая аритмия не опасна и не вызывает проблем. Даже если ваш врач подозревает, что у вас нерегулярное сердцебиение, он может не назначить тест для его проверки. Это потому, что ЭКГ может быть дорогостоящим, а синусовая аритмия считается доброкачественным состоянием. Ваш врач может назначить ЭКГ, только если он подозревает другое заболевание или вы испытываете другие симптомы.
Скорее всего, лечение синусовой аритмии вам не потребуется. Поскольку это считается обычным явлением и не вызывает никаких других проблем, для большинства людей лечение не требуется.Со временем синусовая аритмия может стать неопределяемой по мере взросления детей и молодых людей.
Если у вас развивается синусовая аритмия из-за другого сердечного заболевания, например, сердечного заболевания, ваш врач, скорее всего, вылечит исходное состояние. Лечение этого состояния может помочь остановить аритмию.
Синусовая аритмия редко вызывает осложнения. Фактически, это состояние, скорее всего, останется незамеченным, потому что оно так редко вызывает симптомы или проблемы.
Если синусовая аритмия возникает с синусовой брадикардией или тахикардией, у вас могут возникнуть некоторые осложнения от комбинации.Из-за медленного сердцебиения может наблюдаться головокружение, одышка и обмороки. Учащенное сердцебиение, головокружение и боли в груди могут возникать при нерегулярном учащенном сердцебиении.
Большинство людей с синусовой аритмией будут жить нормальной, здоровой жизнью. Некоторые могут даже не узнать, что у них это заболевание. Обнаружение и диагностика могут произойти случайно, и лечение требуется редко.
Для пожилых людей с этим заболеванием важно работать со своим врачом, чтобы определить причину и лечение, которое может помочь.Сама по себе аритмия не опасна, но такое заболевание, как сердечное заболевание, может быть серьезным.
Нормальный синусовый ритм по сравнению с нарушениями фибрилляции предсердий
Работа сердца — перекачивать кровь по всему телу. Когда он работает должным образом, он перекачивается в регулярный, устойчивый ритм. Это называется нормальным синусовым ритмом. Когда это не так, у вас может быть нерегулярное сердцебиение, называемое AFib.
Вы, вероятно, не особо задумываетесь о своем сердцебиении, потому что это происходит так легко.Это действительно похоже на сложный танец. Во время каждого удара две верхние камеры вашего сердца сжимаются или сокращаются. Это предсердия. Затем сокращаются две нижние камеры, называемые желудочками.
Когда камеры сокращаются, они перемещают кровь. Электрическая система вашего сердца контролирует время сцеживания.
Что происходит с нормальным синусовым ритмом?
Каждое сердцебиение начинается с сигнала синоатриального (SA) узла в правом предсердии. Узел SA называется кардиостимулятором, потому что он регулирует частоту сердечных сокращений в зависимости от того, что вы делаете.Он повышает частоту сердечных сокращений (то же самое, что и пульс), когда вы тренируетесь, и замедляет его, когда вы спите.
Продолжение
Сигнал распространяется по правому и левому предсердиям. Это заставляет их сокращаться и заставляет кровь попадать в желудочки. Затем сигнал перемещается к узлу атриовентрикулярного узла (АВ), который находится около середины вашего сердца.
Оттуда сигнал проходит через стенки желудочка. Это заставляет их сокращаться и выдавливать кровь из сердца. Правый желудочек посылает кровь в легкие, а левый перекачивает ее в остальное тело.Затем стены расслабляются и ждут следующего сигнала.
Когда все работает без сбоев, у вас нормальный синусовый ритм, и ваше сердце бьется от 60 до 100 раз в минуту.
Что такое мерцательная аритмия?
Иногда электрическая система сердца работает не так, как должна. Фибрилляция предсердий, также называемая AF или AFib, является наиболее распространенным типом нерегулярного сердцебиения.
В этом случае сигналы смешиваются. В результате вместо того, чтобы сильно и регулярно биться, предсердия дрожат.Таким образом, кровь не очень хорошо попадает в желудочки.
Продолжение
Вместо того, чтобы танец был красивым и организованным, все было беспокойно и запутанно. Многие сигналы — иногда до 600 — покидают предсердия одновременно, конкурируя за прохождение через АВ-узел к желудочкам. Однако AV-узел мешает им всем пройти. Только один или два из каждых пяти сигналов проходят.
Они проходят быстро и беспорядочно, что приводит к нерегулярному сердцебиению.Частота сердечных сокращений во время ФП часто бывает медленной, нормальной или быстрой.
Что такое AFib?
У некоторых людей симптомы отсутствуют. Если они у вас есть, вы можете почувствовать:
У некоторых людей время от времени бывает AFib. Симптомы могут длиться от нескольких минут до нескольких часов. Потом все нормализуется.
Другие люди часто страдают ФП и нуждаются в лечении, чтобы сердцебиение вернулось к нормальному синусовому ритму.
Если у вас есть симптомы, позвоните своему врачу.AFib не вызовет сердечного приступа в здоровом сердце, но повышает вероятность инсульта. А своевременное лечение, обычно с помощью лекарства, называемого разжижителем крови (ваш врач может назвать это антикоагулянтом), может предотвратить инсульт.
Синусовая брадикардия | Сидарс-Синай
Не то, что вы ищете?Что такое синусовая брадикардия?
Синусовая брадикардия — это тип медленной сердцебиение.Специальная группа клеток подает сигнал, чтобы начать сердцебиение. Эти клетки находятся в синоатриальном (SA) узле. Обычно узел SA выдает сигнал примерно при От 60 до 100 раз в минуту в состоянии покоя. При синусовой брадикардии узел срабатывает менее 60 раз в минуту. Брадикардия означает замедленное сердцебиение. При синусовой брадикардии сердцебиение начинается в нормальной части электрической системы, узле SA, но ритм медленный.
У многих взрослых и детей носовые пазухи брадикардия, не имеющая симптомов.В этих случаях брадикардия — это нормальное явление. событие и не означает, что есть проблема с сердцем. Это очень часто встречается у молодых людей, у спортсменов и у некоторых пожилых людей, особенно во время сна. Иногда эта пазуха брадикардия называется физиологической синусовой брадикардией. Многие люди с синусовой брадикардией не знаю, что у них это есть. Синусовая брадикардия может быть признаком проблемы с сердце или другое заболевание.
Синусовая брадикардия может случиться и далее в ответ на конкретные ситуации.В других случаях это может быть постоянным. Синус брадикардия чаще возникает во время глубокого сна. Может случиться синусовая брадикардия с другими проблемами сердечного ритма или без них. У некоторых людей синусовая брадикардия переключается вперед и назад со слишком быстрым сердечным ритмом. Этот быстрый сердечный ритм называется тахикардией. Вы могли слышать это, называемое синдромом тахикардии-брадикардии или для краткости синдром тахи-бради.
Что вызывает синусовую брадикардию?
Ряд условий может вызвать синусовая брадикардия.В некоторых случаях причина неизвестна. Когда синусовая брадикардия вызывает проблемы, это называется патофизиологической синусовой брадикардией. Причины этого типа включают:
- Пожилой возраст
- Проблемы с узлом СА (больной синус синдром)
- Воспалительные заболевания сердца, такие как перикардит или миокардит
- Заболевания сердца, существующие при рождении (врожденный)
- Повышенное давление внутри головы.Например, при травме головного мозга.
- Сердечный приступ (миокардиальный инфаркт)
- Обструктивное апноэ сна
- Лекарства, влияющие на узел SA и частота сердечных сокращений, такие как бета-блокаторы или блокаторы кальциевых каналов
- Гипотиреоз
- Определенные редкие генетические состояния, такие как миотоническая дистрофия
Если синусовая брадикардия нормальная событие и не вызывает симптомов, это называется физиологической синусовой брадикардией.Причины этот тип включает:
- Спортивная тренировка на высокую выносливость
- Давление на каротидный синус. За Например, от очень плотного воротника.
- Рвота или кашель
- Опускание при опорожнении кишечника движение
- Внезапный контакт с холодной водой
- Гипотермия
Кто подвержен риску синусовой брадикардии?
Определенные факторы могут увеличить риск брадикардии, например:
- Ишемическая болезнь сердца
- Диабет
- Высокое кровяное давление
- Порок клапана сердца
- Кардиомиопатия
Каковы симптомы синусовой брадикардии?
Синусовая брадикардия часто не вызывает никаких симптомов.Когда это произойдет, они могут включать:
- Дремота или головокружение
- Обморок
- Усталость (утомляемость)
- Головокружение
- Одышка
- Пониженная толерантность к физической нагрузке
- Усиление боли в груди (если уже присутствует)
- Обострение сердечной недостаточности (если уже присутствует)
В очень редких случаях синусовая брадикардия может привести к остановке сердца.
Как диагностируется синусовая брадикардия?
Ваш лечащий врач примет историю болезни и проведите медицинский осмотр.Вам понадобится тест, называемый электрокардиограмма (ЭКГ). Это дает представление о вашем сердечном ритме. Только этот тест достаточно часто, чтобы поставить диагноз. Непрерывная электрокардиограмма, такая как холтеровская или мониторинг событий, может использоваться для проверки сердца в течение более длительного периода.
Другие тесты для диагностики состояния могут включать:
- Анализы крови для исключения гипотиреоза или другие отклонения
- Тесты для диагностики апноэ сна
- Нагрузочное тестирование, чтобы проверить реакция пульса на упражнение
- Тесты для проверки вашего сердца электрическая активность и (электрофизиологическое исследование) сердечный ритм в более деталь
- Тесты для исследования вегетативной нервной система (нервная система, которая автоматически контролирует различные функции организма)
Как лечится синусовая брадикардия?
Если у вас нет симптомов, вы скорее всего, в лечении не потребуется.Но если у вас есть симптомы, вам может потребоваться лечение. Этот может включать лечение такой причины, как недостаточная активность щитовидной железы. Возможно, вам потребуется снизить или прекратить прием лекарств, которые могут вызывать замедление пульса. Сюда могут входить бета-адреноблокаторы. и блокаторы кальциевых каналов. Некоторым людям может потребоваться временный или постоянный кардиостимулятор. При этом используется небольшой электрический импульс для увеличения частоты пульса
Как справиться с синусовой брадикардией
Для помочь справиться с синусовой брадикардией.К ним относятся:
- Еда с низким содержанием соли, полезная для сердца диета
- Получение достаточного количества упражнений
- Прием лекарств для лечения нездоровья уровень холестерина или диабет
- Поддержание нормальной массы тела
Когда мне следует позвонить своему врачу?
Право позвоните поставщику медицинских услуг прочь, если у вас есть серьезные симптомы, такие как головокружение или обморок.Если вы заметили свой симптомы ухудшаются, запланируйте как можно скорее обратиться к врачу.
Основные сведения о синусовой брадикардии
- Синусовая брадикардия — это разновидность замедленного сердцебиения. Бывает, когда синоатриальный узел срабатывает менее 60 раз в минуту. В некоторых случаях синусовая брадикардия — это нормально, но в других случаях это может означать основную проблему.
- Синусовая брадикардия может быть вызвана: некоторые состояния здоровья.Но у некоторых людей, например спортсменов и пожилых людей, это нормальный.
- Большинство людей с синусовой брадикардией нет никаких симптомов.
- Если у вас есть симптомы, ваш поставщик медицинских услуг может снизить дозу или уменьшить количество любых лекарств, которые могут быть запускает это. Некоторым людям нужен кардиостимулятор.
- Важно следить за всем своим внимательно инструкции поставщика медицинских услуг.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты.Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с вашим провайдером Если у вас есть вопросы.
Что такое нормальный синусовый ритм?
Нормальный синусовый ритм (NSR) — это еще одно название нормального сердечного ритма. Сердцебиение контролируется регулярными электрическими сигналами (также называемыми электрическими импульсами), которые спонтанно возникают в структуре, называемой синусовым узлом.Затем эти сигналы распространяются по сердцу, начиная с предсердий и затем желудочков.
Это упорядоченное распространение электрического импульса обеспечивает сокращение отдельных частей сердца упорядоченным, последовательным образом: сначала сокращаются предсердия, выбрасывая кровь в желудочки, а затем сокращаются желудочки; правый желудочек выбрасывает кровь в легкие, а левый желудочек выбрасывает кровь для остальной части тела.
Эд Решке / Getty ImagesРитм сердца называют «синусовым ритмом», потому что электрический импульс генерируется в синусовом узле.Нормальный синусовый ритм — это ритм, при котором скорость стрельбы не слишком быстрая и не слишком медленная.
Нормальный синусовый ритм обычно определяется как от 60 до 99 ударов в минуту.
Синусовая брадикардия
Есть ряд обстоятельств, при которых синусовый ритм может быть на нижнем или верхнем пределе диапазона ударов в минуту. Низкая частота сердечных сокращений называется брадикардией. Синусовая брадикардия возникает во время сна, например, когда у большинства людей частота сердечных сокращений падает значительно ниже 60 ударов в минуту.Тренированные спортсмены могут иметь частоту пульса в состоянии покоя около 40 лет даже в бодрствующем состоянии.
Однако, когда у человека слишком низкая частота сердечных сокращений во время бодрствования, у него может быть заболевание, называемое болезнью синусового узла или синдром слабости синусового узла, из-за которого он может легко уставать и испытывать другие симптомы, такие как головокружение и обмороки. Заболевание синусового узла часто требует лечения с помощью кардиостимулятора.
Синусовая тахикардия
Синусовый ритм, находящийся на верхней границе нормального диапазона, называется синусовой тахикардией.Ускорение сердечного ритма во время упражнений может быть нормальным, поскольку это позволяет перекачивать лишнюю кровь по всему телу, чтобы подпитывать физические нагрузки.
Синусовая тахикардия также может возникать при ненормальных обстоятельствах, например, в периоды сильного стресса или при повышении температуры тела. Аномально учащенное сердцебиение также может быть признаком гипертиреоза или других медицинских проблем, требующих более высокого сердечного выброса (например, анемии).
Форма синусовой тахикардии, называемая возвратной синусовой тахикардией, — это редкий тип, который возникает и исчезает внезапно и вызван дополнительными электрическими путями внутри синусового узла.Иногда его лечат абляцией.
У некоторых людей синусовая тахикардия без видимой основной причины — состояние, называемое несоответствующей синусовой тахикардией (IST).




 /мин — синусовая тахикардия, мерцание предсердий, предсердная тахикардия с AV-блокадой 2:1, узловая тахикардия;
/мин — синусовая тахикардия, мерцание предсердий, предсердная тахикардия с AV-блокадой 2:1, узловая тахикардия;
