ТОП-7 ошибок в лечении кашля. Что на самом деле нужно делать с мокротой?
Кашель – это симптом широкого спектра заболеваний дыхательных путей. Он представляет собой рефлекторный механизм их очистки. В большинстве случаев кашель возникает непроизвольно, но иногда человек может вызвать его собственными усилиями. Острый длится до трех недель, подострый – до восьми недель, хронический – более восьми недель.
Что такое мокрота?
Мокрота – это субстанция, которая накапливается на стенках органов дыхательной системы в случае их заболевания. Секрет в легких и бронхах вырабатывается всегда и отходит в небольших количествах без раздражения кашлевых рецепторов.
Но в условиях развития патологического процесса его становится слишком много. Мокрота различается по составу и бывает:
- при воспалительном процессе или бронхиальной астме – слизистой;
- при бактериальных заболеваниях – гнойной;
- при отеке легких – серозной;
- при туберкулезе или раке органов дыхания – кровянистой.

В любом случае из дыхательных путей она должна удаляться. Ее скопление чревато обструкцией бронхов. Если их просветы будут перекрыты, возникнет дыхательная недостаточность, представляющая угрозу жизни.
Типы кашля
По количеству выделений различают продуктивный и непродуктивный кашель Первый сопровождается отхождением мокроты и, по сути, выполняет свою главную функцию. Второй является сухим. На начальной стадии заболевания он бывает таковым из-за повышенной вязкости мокроты. Но он может возникнуть и под действием иных раздражителей кашлевых рецепторов (воспалительного процесса или стекающего носового секрета).
Обычно кашель сначала бывает непродуктивным, а по мере разжижения мокроты становится влажным. Это доставляет неудобства, но необходимо для выздоровления. Однако неприятные ощущения и незнание принципа действия кашлевого механизма заставляют людей совершать серьезные ошибки при лечении.
Распространенные заблуждения при лечении кашля
Мы собрали самые частые ошибки, которые допускаются при борьбе с кашлем. Избегая их, вы сможете выздороветь быстрее и предотвратить осложнения.
Избегая их, вы сможете выздороветь быстрее и предотвратить осложнения.
Заблуждение 1. Подавление кашлевого рефлекса при отхождении мокроты
Эта ошибка вызвана неправильным пониманием природы кашля. Люди считают, что проблема заключается именно в нем, поэтому и стремятся устранить неприятный симптом. Однако кашель – это не болезнь, а механизм очистки дыхательных путей. Он помогает бороться с последствиями заболевания в виде скопления мокроты.
Но иногда и понимание необходимости откашляться не помогает. Больной принимает средства для подавления этого рефлекса, избавления от дискомфорта. При влажном кашле возникает ощущение, будто человек сейчас захлебнется. Это хочется предотвратить.
Но принимать противокашлевые препараты в этом случае недопустимо, иначе мокрота будет накапливаться в легких. Необходимо очищать дыхательные пути. В этом помогут муколитические и отхаркивающие препараты.
Заблуждение 2. Лечение кашля антибиотиками
В представлении многих антибиотики – это чудо-средство, которое спасает от запущенных заболеваний. Если кашель очень сильный или долго не проходит, значит, вылечить его можно только антибиотиками. Но это не ошибка – это выбор, который может привести к серьезным побочным эффектам:
Если кашель очень сильный или долго не проходит, значит, вылечить его можно только антибиотиками. Но это не ошибка – это выбор, который может привести к серьезным побочным эффектам:
- подавление микрофлоры кишечника;
- авитаминоз;
- дисфункция печени;
- нарушение почечных структур.
Антибиотики назначают для лечения осложнений заболевания, вызвавшего кашель. И только в случае, если они имеют бактериальную природу (например, пневмония). Но сам симптом никогда не вызывается бактериями.
Поэтому принимать антибиотики можно только по показаниям. Без контроля врача к ним лучше не прибегать. Не имея медицинских знаний, не получится правильно выстроить поддерживающую терапию.
Заблуждение 3. Прием муколитических средств при сухом кашле невирусного характера
Многие считают, что сухой кашель – это всегда симптом начала вирусного респираторного заболевания. Но он может вызываться и другими причинами. Бывает, что излишков мокроты в организме нет, и разжижать муколитическими препаратами просто нечего.
Для правильного подбора необходимых медикаментов нужно установить причину кашля:
- если это назальный затек – лечить насморк;
- если это аллергическая реакция – принимать антигистамины;
- если это реакция на сухой воздух – увлажнить его;
- если это кашлевой невроз – пройти курс психотерапии.
В таких случаях прием традиционных противокашлевых препаратов не дает эффекта. Люди начинают подозревать осложнения и принимать сильные лекарства, что вредно для организма. Для предотвращения этого лучше сразу обратиться к врачу, который найдет причину кашля.v
Заблуждение 4. Использование неэффективных народных средств
Здесь мы рассмотрим сразу четыре распространенные ошибки, выясним их природу и определим правильный порядок действий.
| Ошибка | Почему это неправильно | Что нужно делать |
|---|---|---|
| Нахождение в сухом помещении во время ОРЗ. | Это устоявшийся миф, будто влажность в помещении препятствует выздоровлению. На самом деле сухой воздух снижает активность интерферонов, необходимых для борьбы с вирусом. На самом деле сухой воздух снижает активность интерферонов, необходимых для борьбы с вирусом. | Намеренно повышать влажность в помещении, где находится больной. В этом поможет бытовая техника или обычная влажная уборка. |
| Люди боятся лекарств, считая их химией. Но растения могут нанести не меньший вред (например, передозировка активным веществом или аллергическая реакция). | Принимать медикаменты, подобранные врачом с учетом диагноза и сопутствующих заболеваний. | |
| Лечение горчичниками и банками. | Польза их клинически не подтверждена. Зато вред в виде ожогов кожи и непомерной нагрузки на сосуды очевиден. | Выбирать методы лечения, эффективность которых доказана. |
| Игнорирование кашля. | Многие считают, что кашель, как и насморк, рано или поздно проходит сам. Но он не всегда бывает вызван легкой простудой, поэтому есть риск пропустить серьезное заболевание. | Лечить кашель, предварительно установив его причину. Важно не допустить переход его в хронический, поскольку это делает дыхательные пути более уязвимыми. |
Правильное лечение кашля
Главная задача при лечении респираторного заболевания – освободить легкие от мокроты. В первые несколько дней она может накапливаться, вызывая сухой кашель. Но в дальнейшем секрет должен разжижаться и выводиться из организма.
Если этого не происходит, необходимо принимать муколитические (разжижающие мокроту) и секретомоторные (стимулирующие ее отхождение) медикаменты. Подбирать их лучше под контролем врача.
По наблюдениям пульмонологов, мокрота лучше всего отходит по утрам, в положении лежа на боку. Не следует принимать отхаркивающие препараты на ночь, в противном случае поспать не удастся.
Если сухой кашель вызван не заболеваниями дыхательных путей, а воспалением горла или аллергией, стратегия лечения будет иной. Здесь допустимо подавлять кашлевой рефлекс. Однако это не отменяет необходимости борьбы с заболеванием, вызвавшим его.
Однако это не отменяет необходимости борьбы с заболеванием, вызвавшим его.
Что делать, если мокрота не отходит?
Это вещество накапливает болезнетворные микроорганизмы. К тому же в большом количестве оно препятствует дыханию. Поэтому нельзя допускать, чтобы мокрота скапливалась в легких. Если лекарства не помогают, можно простимулировать ее отхождение дополнительными средствами:
- обильным теплым питьем;
- ингаляциями;
- травяными сборами;
- употреблением имбиря;
- дыхательной гимнастикой.
Однако сначала следует посоветоваться с лечащим врачом. Он подскажет оптимальный состав сбора или вещество для ингаляции. Важно, чтобы они не снижали эффективность основной терапии и не вызывали индивидуальных реакций.
В случае, если самостоятельное откашливание невозможно, мокроту убирают с помощью аспиратора. К такой мере прибегают при мышечной слабости.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
 
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Пять непростительных ошибок в лечении кашля.
 Что делать, если мокрота не отходит
Что делать, если мокрота не отходитПродуктивное лечение болезни зависит от ее стадии. И если вы проснулись с болью в горле, необходимо понять что происходит с организмом в данную минуту.
Первая стадия: сухой кашель (непродуктивный)
Это первая стадия болезни. Вирус попал в организм, и вы чувствуете как горло и трахеи начали раздражаться. Инстинктивно вам хочется кашлять, но нечем.
Вторая стадия: влажный кашель (продуктивный)
Третья стадия: глубокий сильный кашель
На этой стадии врачи прогнозируют осложнения. Бронхит и пневмония, которые могут протекать даже без симптомов. Если вы заметили небольшую температуру (около 37 градусов), усталость, затрудненное дыхание – обязательно посетите врача.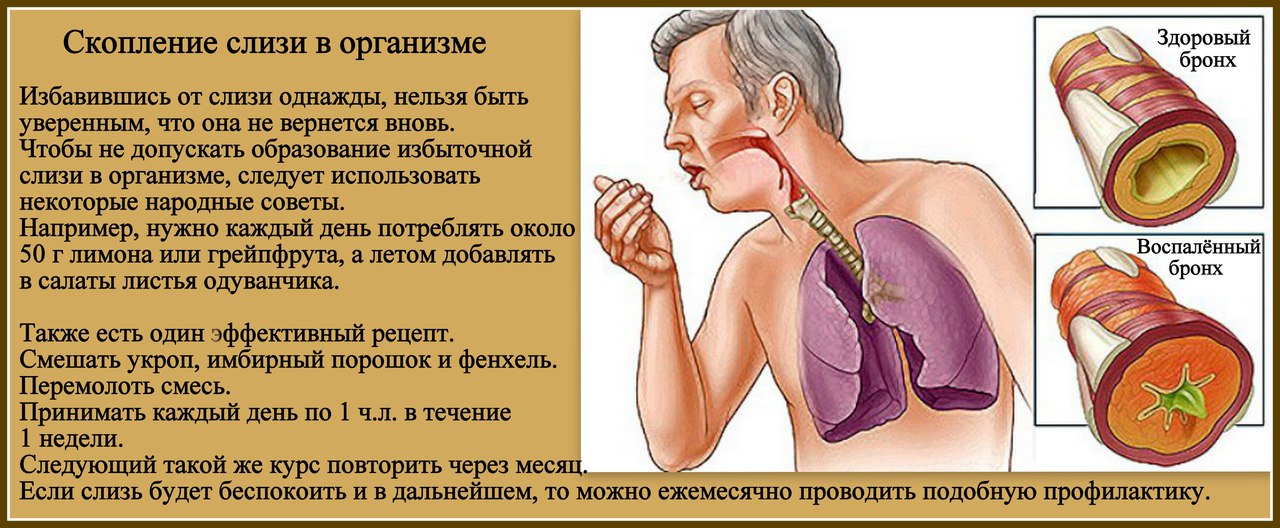 Он послушает вас, при необходимости – сделает рентген и назначит более серьезные препараты для лечения болезни (антибиотики).
Он послушает вас, при необходимости – сделает рентген и назначит более серьезные препараты для лечения болезни (антибиотики).
Основные ошибки и заблуждения в лечении кашля:
1. Кашель нужно лечить антибиотиками
Антибиотики подходят для лечения бактериальной инфекции (кашля третьей стадии) и их может назначить только врач после получения анализов пациента. Как правило, простудный кашель вызван вирусом, а не бактериями, поэтому лечить его нужно совсем другими препаратами.
Для того чтобы предотвратить присоединение бактериальной инфекции, важно вывести мокроту из легких как можно скорее. В этом помогут муколитические препараты. Флуимуцил® разжижает мокроту, увеличивает объем и облегчает ее отделение.
Врач, кандидат медицинских наук Антон Родионов в своей книге: «Лекарства. Как выбрать нужный и безопасный препарат» отмечает: «Не надо назначать антибиотики, если их можно не назначать. Это самое важное правило»[1]
2. Принимать противокашлевые препараты при влажном кашле
Принимать противокашлевые препараты при влажном кашле
Иногда кашель настолько мешает жить, что хочется его подавить хотя бы в офисе или на ночь. Это опасно. Вы мешаете организму бороться с вирусом. Противокашлевые препараты подавляют рецепторы, которые отвечают за кашель, а кашель, в свою очередь, призван убирать из легких мокроту и противостоять осложнениям.
Одновременное применение Флуимуцила® с противокашлевыми средствами может усилить застой мокроты из-за подавления кашлевого рефлекса.
3. Если врач назначил антибиотики, то принимать отхаркивающие препараты не имеет смысла
При визите к врачу, обязательно возьмите с собой препараты, которые уже принимаете. Антибиотики уничтожают источник воспаления, а вспомогательные препараты способствуют отхождению мокроты из легких. Важно! Только врач сможет правильно подобрать комбинацию препаратов для успешного лечения.
Обратите внимание! Интервал между приемом ацетилцистеина (действующего вещества препарата Флуимуцил®) и антибиотиков должен составлять не менее 2 часа [2].
4. В помещении должно быть тепло и сухо, иначе получу осложнения
Это не совсем так. Если в помещении слишком сухой воздух, вы очень вероятно столкнетесь с затруднением в отхождении мокроты из легких. Исследователи Национальной академии наук обнаружили прямую взаимосвязь между влажностью воздуха в помещении и скоростью выздоровления пациентов:
«Повышение влажности — полезная стратегия для уменьшения симптомов гриппа и ускорения выздоровления. Вдыхание сухого воздуха вызывает стрессовые реакции, нарушающие функцию интерферонов — веществ, играющих важнейшую роль в противовирусной защите», — пишут ученые из Йельского университета в Нью-Хейвене Акико Ивасаки [3] .
Именно поэтому важно часто проветривать помещение, где находится пациент и делать там влажную уборку.
5. Буду принимать растительные аналоги, зачем эта химия?
Частое заблуждение. Действующее вещество в растительном аналоге может превышать необходимое вам в несколько раз.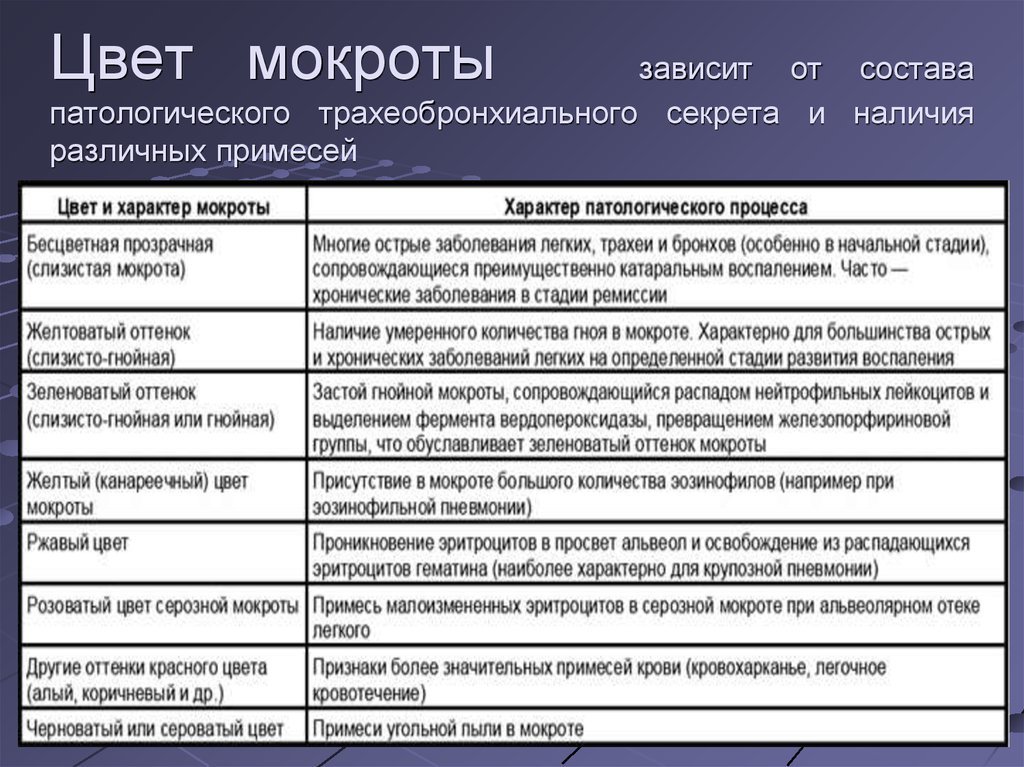 А препарат помогает четко рассчитать необходимую дозу так, чтобы исключить побочные эффекты.
А препарат помогает четко рассчитать необходимую дозу так, чтобы исключить побочные эффекты.
Что делать, если мокрота не отходит?
«Мокрота в горле может быть симптомом как заболеваний горла и носа, так и заболеваний верхних и нижних дыхательных путей» – говорит врач-оториноларинголог Арина Макоева, автор инстаграм-аккаунта @doctor_makoeva:
«При хроническом синусите, аденоидите, полипозных образованиях околоносовых пазух стекание густой вязкой слизи по задней стенке глотки и последующее ее откашливание может ошибочно расцениваться пациентом как мокрота. В начале заболевания пациенты часто жалуются на кашель с трудноотделяемой густой прозрачной мокротой, иногда с прожилками крови при сильном надрывном кашле. Через пару дней отмечается более продуктивный кашель с мокротой, которая приобретает уже желтоватый оттенок. Кроме основной жалобы на кашель с мокротой, пациента также беспокоят симптомы общей интоксикации — слабость, головная боль, повышение температуры до 38° С. Лечение подобного состояния основывается на комплексном подходе с назначением муколитиков, НПВС, антибиотиков и симптоматической терапии».
Лечение подобного состояния основывается на комплексном подходе с назначением муколитиков, НПВС, антибиотиков и симптоматической терапии».
Если вы отметили у себя эти симптомы – обратитесь к врачу, он назначит вам анализы и подберет подходящие в вашем конкретном случае препараты.
Будьте здоровы!
*Вся информация носит ознакомительный характер и не может служить заменой очной консультации врача
**На правах рекламы
__________________
Источники:
1. Лекарства. Как выбрать нужный и безопасный препарат/ Антон Родионов. – Москва: Издательство «Э», 2015. – 160 с. – (Академия доктора Родионова)
2. Инструкция по медицинскому применению препарата Флуимуцил П N012971/01
3. PNAS [Электронный ресурс] / Eriko Kudo, Eric Song, View ORCID ProfileLaura J. Yockey, и др. — Электрон. журн. — National Academy of Sciences, 2019. — Режим доступа: pnas.org/content/116/22/10905, свободный. — Электрон. версия печ. публикации.
Чем нельзя лечить кашель | ubr.ua
Любое лечение начинается с постановки диагноза, а при кашле это особенно важно: препараты, которые могут помочь при одном виде кашля, вредят при другом. Прислушайтесь к своему кашлю. Если у вас першит горло и мучительные приступы идут один за другим, если вы не можете из-за этого уснуть, то это, скорее всего, сухой кашель. Врачи называют его непродуктивным: в результате такой тяжёлой работы, после которой болят мышцы груди и живота, никакой продукт (мокрота) не образуется. Этот пустой кашель возникает из-за раздражения кашлевых рецепторов в глотке. И его нужно гасить противокашлевыми препаратами.
Кардинально от него отличается продуктивный кашель, при котором отходит мокрота. Это полезно: трахею, бронхи и лёгкие от мокроты нужно чистить. Когда она отошла, кашель успокаивается. Но беда, когда она отходит плохо, — так бывает, когда мокроты очень мало или когда она слишком вязкая.
В таких случаях организму нужно помочь с помощью отхаркивающих средств (они увеличивают выработку жидкой мокроты) или муколитиков (они делают мокроту менее вязкой). Многие препараты обладают таким двойным действием — они ещё помогают удалять мокроту, стимулируя активность особых ресничек, которые «выметают» её из дыхательных путей. Часто лечат кашель лекарствами с наркотиком — кодеином.
Это неправильно. Их можно использовать только в последнюю очередь, когда остальные средства не помогают. И лучше, если это будет просто кодеин или близкий ему декстрометорфан. Потому что почти все комбинированные препараты на их основе содержат ещё и отхаркивающие вещества.
Такая комбинация нерациональна: одни компоненты помогают отхождению мокроты, а другие препятствуют этому, угнетая кашель. Особенно это плохо при продуктивном кашле.
Кроме лекарств важна домашняя атмосфера — воздух должен быть влажным. Для этого в комнате поставьте таз с водой или повесьте мокрое полотенце. И больше пейте жидкости — не менее 6-8 стаканов в день.
И больше пейте жидкости — не менее 6-8 стаканов в день.
Какие препараты предпочесть
Когда кашель сухой и мучительный
Противокашлевые препараты:
Угнетают кашлевой центр в мозге
— комбинированные препараты на основе кодеина (Коделак, Терпинкод Н, Тедеин, Теркодин)*
— декстрометорфан (Робитуссин) и комбинированные препараты с ним (Гликодин, Туссин Плюс, Алекс Плюс)
— препараты бутамирата (Синекод, Панатус, Омнитус)
Успокаивают кашлевые рецепторы в горле
— преноксдиазин (Либексин)
— многочисленные сборы, сиропы, чаи, таблетки для рассасывания, леденцы, пастилки с ментолом, экстрактами эвкалипта, лакрицы, солодки, белой акации, дикой вишни и т. д. (Пектуссин, Глицерам, Ликорин и т. д.)
— спреи Каметон и Ингалипт
Когда мокрота плохо отходит (её очень мало или она вязкая)
Препараты, облегчающие отхождение мокроты:
Отхаркивающие муколитики:
— препараты бромгексина (Бромгексин, Солвин, Аскорил)
— препараты амброксола (Амброксол, Амбробене, Лазолван, АмброГексал, Халиксол, Коделак Бронхо, Амбросал, Флавамед)
— препараты карбоцистеина (Флуифорт, Флюдитек, Либексин Муко, Бронхобос)
— препараты ацетилцистеина (АЦЦ, Н-АЦ-ратиофарм, Флуимуцил, Ацестин) — лучше подходят, когда мокроты мало
Отхаркивающие фитопрепараты:
— лекарства с алтеем, анисом, девясилом, мать-и-мачехой, подорожником, росянкой, фиалкой в виде сиропов, капель, сборов, таблеток и т. д. (Бронхикум, Бронхосан, грудные сборы №№ 1-3, Доктор Мом, Ликорин, Мукалтин, Пектуссин, Пертуссин, Термопсис и т. д.)
д. (Бронхикум, Бронхосан, грудные сборы №№ 1-3, Доктор Мом, Ликорин, Мукалтин, Пектуссин, Пертуссин, Термопсис и т. д.)
Ингаляции с эвкалиптом, камфорой, ментолом, перуанским бальзамом и др. фитопрепаратами могут помочь при любом кашле.
Хотите первыми получать важную и полезную информацию о ДЕНЬГАХ и БИЗНЕСЕ? Подписывайтесь на наши аккаунты в мессенджерах и соцсетях: Telegram, Twitter, YouTube, Facebook, Instagram.
Как лечить сухой и влажный кашель?
Чем вылечить кашель? А какой он у вас: сухой или влажный? Наверное, каждый из нас был участником подобного диалога в аптеке. От характера кашля действительно зависит способ его лечения, ведь причины появления этих симптомов разные.
От характера кашля действительно зависит способ его лечения, ведь причины появления этих симптомов разные.
Что такое кашель?
Кашель — это защитный механизм, очищающий дыхательные пути от раздражителей и микробов. Его смело можно назвать полезной реакцией нашего организма: ведь он защищает трахею и бронхи от болезнетворных инфекций и инородных тел.
Чаще всего кашель может свидетельствовать о простуде, но важно понимать, что сильные приступы кашля могут быть симптомами опасных процессов в организме и серьезных, а порой хронических заболеваний. В том или ином случае кашель имеет свои особенности, и именно его характер помогает поставить точный диагноз. Поэтому важно вовремя обратиться к врачу, чтобы установить причину симптома.
Сухой кашель
Сухой кашель зарождается в верхних дыхательных путях. Он приходит приступами — зачастую непредсказуемыми и неуправляемыми. Процесс сопровождается “лающим” звуком. При этом приступы не приносят облегчения.
Причиной сухого кашля может быть воспаление слизистой горла и першение. Однако затяжной кашель только сильнее раздражает слизистую, формируя «порочный круг». Также сухой кашель возникает, когда бронхи не выделяют достаточно слизи для эффективного выведения микробов из организма.
При сильном и длительном сухом кашле вследствие простуды врач может посоветовать препарат, купирующий кашлевой рефлекс («Омнитус», «Синекод»). А для облегчения отхождения мокроты могут быть рекомендованы специальные средства стимулирующие отхаркивание («Бронхикум ТП», «Гербион», сироп корня солодки).
При правильном диагнозе и лечении сухой кашель сменяется влажным, инфекция и микробы выводятся из организма вместе с мокротой, и воспаление проходит.
Влажный кашель
При влажном кашле мокрота легко выделяется из бронхов. Он зарождается в глубине грудной клетки и после каждого откашливания больной чувствует облегчение. Процесс сопровождается клокочущими звуками и хрипами. Обычно приступ влажного кашля происходит утром после сна и при изменении положении тела.
Обычно приступ влажного кашля происходит утром после сна и при изменении положении тела.
Часто влажный кашель может быть симптомом вирусной инфекции. При его лечении рекомендуется применять препараты не от кашля, а, наоборот, для него. Если мокрота слишком вязкая и трудно отходит, врач может назначить муколитические препараты («АЦЦ», «Амбробене») – они разжижают мокроту и облегчают ее выведение из легких, так организм быстрее очищается от инфекции и идет на поправку.
Ошибки при лечении кашля:
1. Не рекомендуется пить муколитические средства при сухом кашле. Если мокроты еще нет, то такое лекарство может только навредить.
2. Нельзя принимать препараты против кашля, если кашель влажный – мокроту нужно выводить из организма, так как она содержит болезнетворные бактерии.
3. Во время болезни крайне важно не забывать пить как можно больше жидкости и поддерживать оптимальную влажность в помещении.
Помните, что кашель является симптомом целого ряда заболеваний.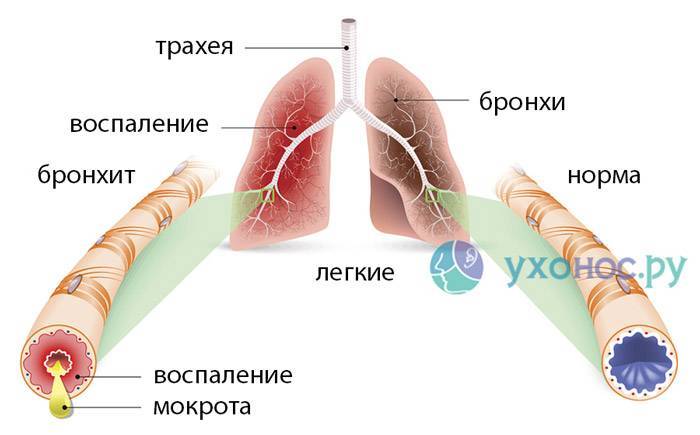 Обратитесь к врачу, чтобы подобрать правильную схему лечения!
Обратитесь к врачу, чтобы подобрать правильную схему лечения!
Неотложные состояния
Кашель
Кашель, пожалуй, это самая частая проблема, с которой встречаются родители. Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Что такое кашель?
Кашель — это проявление защитного рефлекса, который предназначен для очищения дыхательных путей. Во время кашлевого толчка воздух резко выходит из легких и заставляет выйти все то, что мешает дыханию — мокроту и инородные тела. Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Из-за чего возникает и каким бывает кашель?
Самая частая причина кашля — вирусная инфекция. Вирусы могут вызывать поражение дыхательных путей на разных уровнях — от носа (при обычном насморке) до бронхов, бронхиол и легких, причем кашель обычный симптом при всех этих болезнях. Например, воспаление горла и отделяемое из носа, стекающее по задней стенке глотки, раздражают слизистую оболочку верхних дыхательных путей и стимулируют кашлевой рефлекс. Из-за раздражения слизистой оболочки глотки возникает сухой надсадный кашель, который обязательно пройдет и без лечения, но в острый период может быть довольно частым и мучительным и даже нарушать ночной сон. Насморк и отделяемое по задней стенке глотки провоцируют влажный кашель, при этом ребенок начинает кашлять при перемене положения тела, особенно по утрам и по ночам, когда встает, ложится или переворачивается. Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором).
Вирусы могут вызывать поражение дыхательных путей на разных уровнях — от носа (при обычном насморке) до бронхов, бронхиол и легких, причем кашель обычный симптом при всех этих болезнях. Например, воспаление горла и отделяемое из носа, стекающее по задней стенке глотки, раздражают слизистую оболочку верхних дыхательных путей и стимулируют кашлевой рефлекс. Из-за раздражения слизистой оболочки глотки возникает сухой надсадный кашель, который обязательно пройдет и без лечения, но в острый период может быть довольно частым и мучительным и даже нарушать ночной сон. Насморк и отделяемое по задней стенке глотки провоцируют влажный кашель, при этом ребенок начинает кашлять при перемене положения тела, особенно по утрам и по ночам, когда встает, ложится или переворачивается. Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором). При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка. В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка. В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
Когда для ребенка с кашлем нужно вызвать бригаду скорой медицинской помощи?
Вызвать бригаду скорой помощи необходимо, если у ребенка наряду с кашлем есть следующие признаки:
- ребенку очень тяжело дышать: вы видите, что ребенок дышит с трудом, ему трудно говорить (или кричать, если речь идет о ребенке грудного возраста) из-за затруднения дыхания, у ребенка «кряхтящее» или «стонущее» дыхание;
- ребенок потерял сознание и/или прекратил дышать;
- у ребенка посинели губы.

Если самых тяжелых симптомов нет, но состояние ребенка вызывает опасения, обратитесь к врачу. Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Особое отношение должно быть к детям первых месяцев жизни, потому что у маленьких детей тяжелые болезни могут протекать стерто, и состояние может ухудшиться внезапно. При лихорадке (то есть, если ректальная температура у ребенка > 38 °С) у детей младше трех месяцев нужно обязательно обратиться к врачу.
Должен ли настораживать желтый или зеленоватый цвет мокроты?
Желтый или зеленый цвет мокроты далеко не всегда свидетельствует о бактериальной инфекции. При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
Что делать, если ребенок кашляет по ночам?
Чаще всего ночной кашель связан с тем, что когда ребенок лежит в кровати, выделения из носа и околоносовых пазух стекают в глотку и вызывают кашлевой рефлекс. Когда ребенок переворачивается в кровати или встает из горизонтального положения в вертикальное, возникает приступ кашля. В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
Ночной кашель бывает и при патологии нижних дыхательных путей. Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Как быть, если у ребенка кашель до рвоты?
Если у вашего ребенка появился приступообразный кашель до рвоты, обратитесь к педиатру, так как это может быть симптомом коклюша. Коклюш особенно опасен для детей первых месяцев жизни. Иногда коклюш развивается даже у детей, которые прививались от него, но после последней ревакцинации прошло много времени.
У некоторых детей рвотный рефлекс вызвать очень легко, и тогда у них может возникать рвота на фоне кашля, даже если кашель связан просто с насморком. Если на фоне кашля возникает рвота, кормите ребенка чаще, но маленькими порциями.
Длительный кашель
Нередко причиной длительного кашля бывают несколько последовательных вирусных инфекций.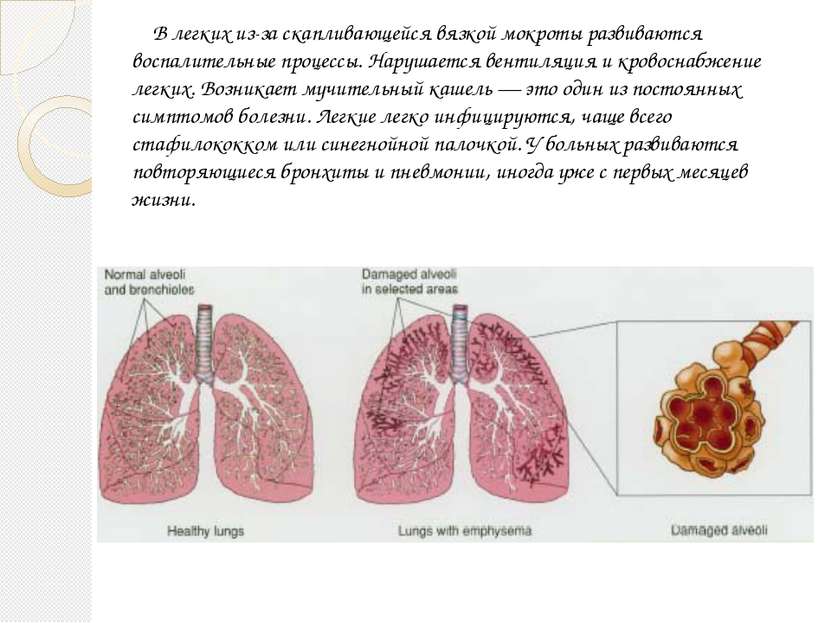 Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Однако длительный кашель может быть связан с аллергией, в том числе с бронхиальной астмой, а также с коклюшем и другими болезнями дыхательных путей и ЛОР-органов (хронический кашель может быть даже из-за серных пробок в ушах!), поэтому в случае длительного кашля проконсультируйтесь с врачом.
Как лечить кашель?
У кашля может быть множество причин, и лечение в каждом случае разное. Покажите ребенка врачу, чтобы понять, с чем связан кашель и как помочь ребенку.
Если кашель сопровождается отделением мокроты (влажный, продуктивный кашель), для облегчения откашливания нужно стимулировать выделение мокроты. Давайте ребенку больше пить (например, можно давать яблочный сок или теплый куриный бульон, если разрешено по возрасту и если нет аллергии на эти продукты). Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Бороться с непродуктивным (сухим) кашлем можно, уменьшая раздражение верхних дыхательных путей. Чтобы смягчить кашель и успокоить дыхательные пути, давайте ребенку попить воды или яблочного сока, это помогает и при приступе кашля. Избегайте давать газированные напитки или напитки из цитрусовых, так как они могут вызвать раздражение воспаленных слизистых оболочек. Если ребенок переносит мед, попробуйте давать его. Детям старше 6 лет можно рассасывать леденцы от кашля. Если кашель мешает спать, ходить в детский сад и школу, обратитесь к врачу, он назначит противокашлевое средство.
При приступе кашля может помочь пар в ванной. Зайдите в ванную комнату, закройте дверь, включите горячий душ и подождите несколько минут. После того, как ванная наполнится паром, зайдите туда с ребенком, посидите минут 20. Попробуйте почитать книжку или поиграть с ребенком для того, чтобы он отвлекся.
Курить дома категорически воспрещается! Это способствует частым респираторным инфекциям у ребенка и отягощает их течение.
Лекарственные средства, такие как антибиотики и ингаляции с бронхорасширяющими, противовоспалительными и муколитическими препаратами назначаются только врачом и требуются далеко не в каждом случае.
Вверх
Лихорадка
Лихорадка – это повышение температуры тела более 38 ºС. Некоторые симптомы и лабораторно-инструментальные исследования помогают понять причину лихорадки и назначить необходимое лечение.
Если лихорадка сопровождается насморком, кашлем и «покраснением горла», наиболее вероятной причиной является вирусная инфекция. Поскольку антибиотики против вирусов эффекта не оказывают, антибактериальная терапия в случае вирусной инфекции не назначается.
Насторожить должна высокая лихорадка (более 39 ºС) с ознобом. Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Родители должны знать, как помочь лихорадящему ребенку.
В детском возрасте разрешено использовать только препараты ибупрофена (10 мг/кг на прием) и парацетамола (15 мг/кг на прием). Из препаратов на основе ибупрофена в аптеке можно купить нурофен, а из препаратов на основе парацетамола – панадол, цефекон, эффералган. Метамизол-натрий (или анальгин), в том числе в составе «литической смеси» могут вызвать тяжелые осложнения со стороны крови, а нимесулид (нимулид, найз) – жизнеугрожающее поражение печени. Если у ребенка нет тяжелой фоновой патологии, например порока сердца или эпилепсии, и если он удовлетворительно переносит лихорадку (интересуется окружающим, не отказывается от питья, не жалуется на боль), жаропонижающие препараты начинают давать при температуре 38,5 – 39 ºС и выше.
И не нужно добиваться снижения температуры тела сразу до 36,6 ºС! Хорошим эффектом считается снижение лихорадки до 38 ºС. Безопасны и эффективны методы физического охлаждения – обтирание водой комнатной температуры (не спиртом и не уксусом!), которые позволяют за несколько минут снизить температуру тела на 0,5 – 1,0 ºС. Однако если у ребенка озноб, если у него холодные руки и ноги, обтирание эффективным не будет. В таких случаях помогает массаж кистей и стоп, который уменьшает спазм сосудов и улучшает периферическое кровообращение, а также используются препараты спазмолитики, например, но-шпа.
Вверх
Ложный круп
У малышей ложный круп возникает довольно часто, поэтому мамам нужно о нем знать. Только родители могут вовремя заметить первые признаки сужения гортани и вовремя помочь ребенку
- Ложный круп — состояние, при котором ребенку становится трудно дышать из-за сужения дыхательных путей. Причина — вирусные инфекции.
 У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще. - Если у простуженного малыша кашель становится «лающим», а голос осипшим, нужно, чтобы он подышал паром над горячей водой в ванной. Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Что такое ложный круп?
Круп — это затруднение дыхания из-за сужения гортани. Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук — гортань будет вибрировать.
Эта часть дыхательных путей достаточно узкая, и если слизистая оболочка отекает, она может полностью перекрыть просвет гортани, и воздух не будет попадать в легкие. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
В отличие от ложного, истинный круп начинается при дифтерии, когда просвет гортани перекрывается плотными пленками. Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Причина ложного крупа — острые вирусные инфекции (например, вирус парагриппа или респираторно-синцитиальный вирус). Слизистая оболочка воспаляется, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
Как все начинается?
Обычно сначала появляются привычные симптомы ОРЗ, то есть насморк, кашель, повышение температуры. Первые признаки близости ложного крупа возникают или усиливаются к вечеру — это нарастающий сухой «лающий» кашель и осипший голос.
Затем вдох становится «шумным» — сначала только во время плача или беспокойства, то есть когда малыш глубже и быстрее дышит. Спустя время эти симптомы сохраняются и в спокойном состоянии.
При крупе малышу трудно именно вдохнуть, то есть вдох получается шумным, с усилием, а выдох остается нормальным. Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Можно ли предотвратить ложный круп?
Есть возбудители, которые чаще других вызывают круп: вирус парагриппа, гриппа и респираторно- синцитиальный вирус. Если ребенок заразился именно этой инфекцией, риск развития крупа высок, и, к сожалению, средств, которые от него защищают, нет.
Есть дети, которые переносят простуды без этого осложнения, но у некоторых слизистая оболочка более склонна к отеку, и если один эпизод затруднения дыхания при ОРЗ уже был, вероятно, такие состояния будут повторяться. Родителям нужно быть к ним готовыми — пока ребенок не подрастет, и круп перестанет ему угрожать.
Что делать при ложном крупе?
Если вы заметили его признаки, прежде всего, нужно успокоить себя и ребенка, потому что при волнении мышцы гортани сжимаются, и дышать становится еще тяжелее.
При «лающем» кашле, пока дыхание бесшумно и не затруднено, может помочь паровая ингаляция. Включите в ванной горячую воду, пусть ребенок подышит несколько минут влажным воздухом.
Если это не помогает, и дышать становится трудно (шумный вдох, втяжение яремной ямки), вызывайте «скорую» и продолжайте делать паровую ингаляцию до ее приезда. Врач назначит при крупе специальные ингаляции местным гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным. В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.
Если вам предлагают госпитализировать ребенка, не отказывайтесь, потому что после временного облегчения нарушения дыхания могут повториться.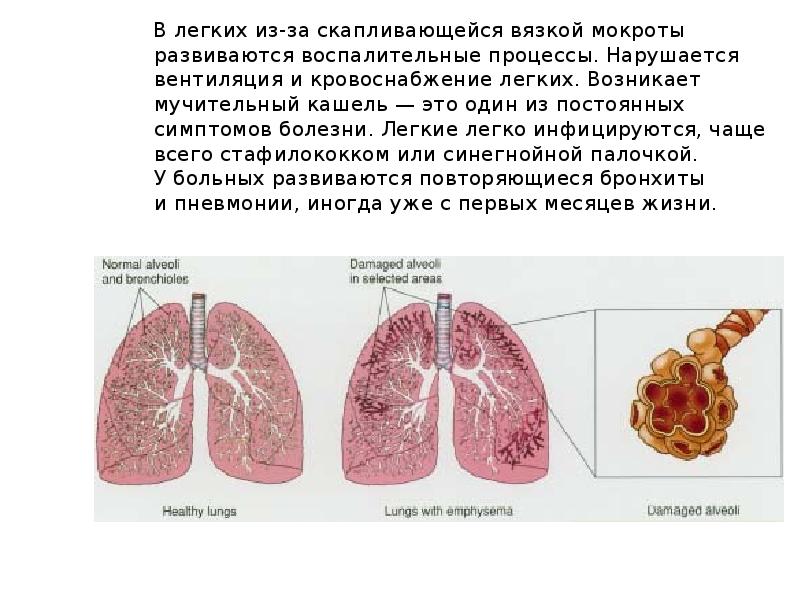
Есть состояния, которые можно спутать с ложным крупом, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттит: температура у ребенка поднимается выше 39 градусов, возникает сильная боль в горле, с трудом открывается рот, и гормональные препараты ребенку не помогают.
При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому принимать антибиотики не имеет смысла.
Можно ли прервать приступ крупа своими силами?
Если ложный круп у ребенка возникает не первый раз, вы можете домой специальный прибор для ингаляций — небулайзер (выбирайте компрессорную модель, поскольку ультразвуковая может разрушать препараты, используемые при крупе). Врач напишет вам, какое лекарство иметь дома и в каких дозировках его использовать в случае необходимости.
Ребенок может вернуться в детский сад сразу, как только нормализуется температура тела и малыш будет чувствовать себя хорошо.
Вверх
Рвота и диарея
Острый гастроэнтерит характеризуется повышением температуры тела (от субфебрилитета до высокой лихорадки), рвотой, разжижением стула. Самой частой причиной гастроэнтерита является ротавирус. Наиболее тяжело протекает первый в жизни эпизод ротавирусного гастроэнтерита у детей с 6 месяцев до 2 – 3 лет. Пик заболеваемости этой инфекцией приходится на зиму – весну.
Опасность вирусного гастроэнтерита связана с быстрым обезвоживанием и электролитными нарушениями из-за потери воды и солей с жидким стулом и рвотой. Поэтому принципиально важным является выпаивание ребенка. Для того чтобы не спровоцировать рвоту, выпаивать нужно дробно (1 – 2 чайные ложки), но часто, при необходимости каждые несколько минут. Для удобства можно использовать шприц без иглы или пипетку. Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Суточная потребность в жидкости представлена в таблице:
Вес ребенка Суточная потребность в жидкости
2 – 10 кг 100 мл/кг
10 – 20 кг 1000 мл + 50 мл/кг на каждый кг свыше 10 кг
> 20 кг 1500 мл + 20 мл/кг на каждый кг свыше 20 кг
Кроме того, учитываются текущие потери жидкости с жидким стулом и рвотой – на каждый эпизод диареи/рвоты дополнительно дается 100 – 200 мл жидкости.
Внутривенная регидратация (восполнение дефицита жидкости с помощью капельниц) проводится только при тяжелом обезвоживании и при наличии неукротимой рвоты. Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
В качестве вспомогательных средств используются смекта (но не нужно давать смекту, если она провоцирует рвоту), эспумизан или Саб симплекс. Энтерофурил не рекомендуется к применению, так как он не эффективен ни при вирусных инфекциях, ни при инвазивных бактериальных кишечных инфекциях. В диете в острый период исключают свежие овощи и фрукты (кроме бананов), сладкие напитки, а цельное молоко ограничивают только у старших детей.
Для родителей нужно знать первые признаки обезвоживания – это уменьшение частоты и объема мочеиспусканий, жажда, сухость кожи и слизистых оболочек. При нарастании обезвоживания ребенок становится вялым, перестает мочиться, жажда исчезает, кожа теряет тургор, «западают» глаза. В этом случае терять время нельзя, необходимо вызвать врача и госпитализировать ребенка.
Должно насторожить появление крови и слизи стуле у ребенка, ведь это характерно для бактериальных энтероколитов.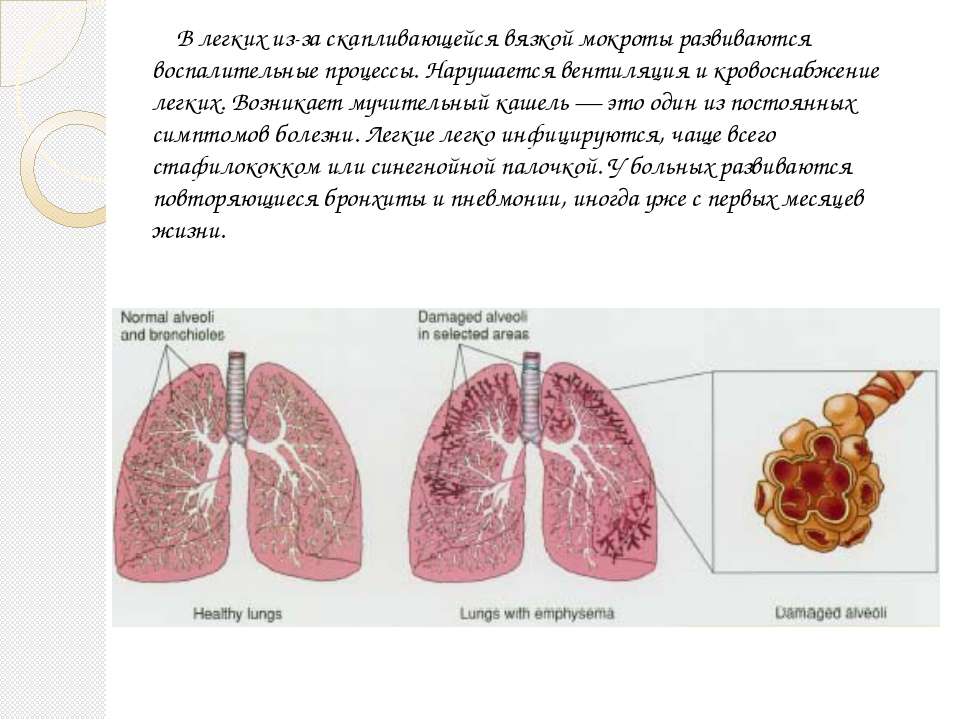 Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Вверх
Пневмония
Одной из серьезных болезней у детей является воспаление легких, или пневмония. Пневмония может представлять угрозу для жизни ребенка. К счастью, современная медицина научилась хорошо справляться с пневмонией, и эту болезнь в большинстве случаев можно вылечить полностью. Поэтому если ваш малыш заболел с повышением температуры тела и кашлем, обратитесь к педиатру. При подозрении на пневмонию врач может назначить рентгенографию легких, что позволяет подтвердить диагноз.
Что такое пневмония?
Пневмония — это воспаление ткани легкого, то есть самого глубокого отдела органов дыхания. В норме в легких происходит газообмен, то есть кислород из воздуха попадает в кровь, а углекислый газ выделяется из крови в окружающую среду. Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Что является причиной пневмонии?
Инфекций, которые могут вызвать пневмонию, очень много. Самой частой причиной так называемой «типичной» пневмонии является пневмококк (Streptococcus pneumoniae). Пневмококковая пневмония сопровождается лихорадкой, кашлем, одышкой, вялостью и снижением аппетита. Реже пневмонию вызывают другие возбудители — гемофильная палочка (Haemophilus influenzae) типа b, пиогенный стрептококк (Streptococcus pyogenes) и золотистый стафилококк (Staphylococcus aureus). «Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
«Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
Каковы симптомы пневмонии?
Наиболее важный симптом пневмонии — это лихорадка. У маленького ребенка лихорадка может быть единственным проявлением. Должны особенно насторожить лихорадка выше 39,5 °С с ознобом и лихорадка, которая плохо снижается после приема жаропонижающих препаратов. Хотя не всегда высокая лихорадка, которая плохо реагирует на жаропонижающие, — это симптом пневмонии. Это может быть проявлением респираторной вирусной инфекции.
Второй важный симптом пневмонии — это кашель. Имеет значение характер кашля. Особенно настораживают «глубокий» кашель, кашель в ночное время и кашель до рвоты.
Тяжелая пневмония обычно сопровождается одышкой, то есть учащенным и затрудненным дыханием. Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Очень важные признаки, говорящие в пользу пневмонии — это симптомы интоксикации, такие как утомляемость, слабость, отказ от еды и даже питья. При этом, в отличие от пневмококковой пневмонии, при микоплазменной пневмонии ребенок может чувствовать себя хорошо.
Кашель и хрипы в легких являются симптомами не только пневмонии, но и бронхита. Очень важно, чтобы врач отличил пневмонию от бронхита, так как при бронхите антибиотики требуются далеко не всегда и только при подозрении на его микоплазменную этиологию.
Что может произойти, если не лечить пневмонию?
Это чревато осложнениями, которые чаще случаются, если пневмонию не лечить. Осложнениями пневмонии являются воспаление плевры (плеврит) и формирование полости в легком, заполненной гноем (абсцесс легкого). В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
Как лечить пневмонию?
При бактериальной пневмонии врач назначит антибиотик. Какой антибиотик выбрать решит врач в зависимости от предполагаемой причины пневмонии. В большинстве случаев ребенку можно дать антибиотик внутрь (в виде суспензии или таблеток), а не в уколах. Эффект антибиотика наступает в течение 24 — 48 часов. Если по прошествии 1 — 2 суток ребенку лучше не стало и повышение температуры сохраняется, обратитесь к врачу повторно.
Обычно при пневмонии ребенок может лечиться дома. Госпитализация требуется при тяжелом и осложненном течении пневмонии, когда ребенку нужны внутривенные введения антибиотика, дополнительный кислород, плевральные пункции и другие серьезные медицинские вмешательства.
При повышении температуры тела более 38,5 — 39 °С дайте ребенку жаропонижающие (ибупрофен или парацетамол). Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Можно ли предотвратить пневмонию?
Существуют вакцины, призванные защитить от пневмококка и гемофильной палочки, которые вызывают наиболее тяжелые формы пневмонии (против пневмококка — вакцины «Превенар», «Пневмо 23», против гемофильной палочки — «Акт-ХИБ», «Хиберикс», компонент против гемофильной палоки входит в состав вакциеы «Пентаксим», компоненты против пневмококка и гемофильной палочки одновременно входят в состав «Синфлорикс»). Так как пневмококковая пневмония нередко развивается как осложнение гриппа, полезной оказывается вакцинация от гриппа. Очень важно, чтобы родители не курили в присутствии ребенка, так как пассивное курение делает легкие слабыми и уязвимыми.
Вверх
В груди хрипит — это бронхит | Архив
С наступлением холодов закашляли практически все. Чем это грозит и что делать, рассказывает зав. кафедрой пульмонологии ФУВ РГМУ, доктор медицинских наук, профессор Юрий Константинович НОВИКОВ:
кафедрой пульмонологии ФУВ РГМУ, доктор медицинских наук, профессор Юрий Константинович НОВИКОВ:
ЕСЛИ человек столкнулся с острым бронхитом, то, кроме кашля, на него «накидываются» температура, недомогание, боли в мышцах, суставах, в голове. Так как причина этого — вирус, никакие таблетки для борьбы с ним, если уж болезнь настигла, не помогут. Пригодятся только лекарства, облегчающие симптомы — температуру, головную боль. Все, что нужно делать, — это не мешать организму бороться. А значит, надо залечь на неделю в постель, пить горячее, полоскать горло и кушать большие дозы аскорбинки — до 2 г в день. Если «плюнуть» на острый бронхит и, превозмогая себя, таскаться на работу, велика вероятность, что инфекция опустится ниже, и лечиться все равно придется, только уже от бронхопневмонии.
Сидеть с одеялом над кастрюлей с вареной картофельной кожурой бесполезно, а делать ингаляции с масляными растворами даже вредно. Из народных средств лучше всего помогают ингаляции солевыми растворами или боржоми, которые способствуют активному отхождению мокроты. Их действие можно сравнить с эффектом от посыпания солью огурца: гипертонический (солевой) раствор вызывает усиленное выделение жидкости, которая позволяет хорошо откашливаться. Мокроту лучше всего сплевывать, но если не успели и проглотили, ничего страшного не произойдет. В желудке достаточно соляной кислоты и других ферментов, чтобы нейтрализовать все микробы, которые поступят в желудок вместе с мокротой.
Их действие можно сравнить с эффектом от посыпания солью огурца: гипертонический (солевой) раствор вызывает усиленное выделение жидкости, которая позволяет хорошо откашливаться. Мокроту лучше всего сплевывать, но если не успели и проглотили, ничего страшного не произойдет. В желудке достаточно соляной кислоты и других ферментов, чтобы нейтрализовать все микробы, которые поступят в желудок вместе с мокротой.
Большое количество жидкости, которое рекомендуют принимать при простуде, никакого отношения к откашливанию не имеет. Состав жидкости для откашливания тоже особого значения не имеет. Чаще всего огромное количество жидкости, выпиваемое человеком, точно так же интенсивно выводится. От этого формируется лишь дезинтоксикационный эффект, то есть улучшается общее самочувствие. Увлажнить дыхательные пути так, чтобы это сказалось на отхождении мокроты, можно только если ну очень много пить.
При сухом, без мокроты, кашле, помимо противовоспалительных лекарств, нужны подавляющие его средства. Если мокрота отходит, но плохо, требуются муколитики (разжижают мокроту) или препараты группы амброксола (если плюнули в раковину, а мокрота плохо смывается). Еще проще и дешевле — проводить ингаляции содовым раствором и дышать в банку с водой через опущенную в нее трубочку. Кашель не может исчезнуть за день, поэтому если сегодня мокрота есть, а завтра нет, радоваться рано, это просто значит, что она перестала отходить, и надо поменять лекарство. При настоящем выздоровлении сначала мокрота становится более прозрачной, а затем уменьшается ее количество.
Если мокрота отходит, но плохо, требуются муколитики (разжижают мокроту) или препараты группы амброксола (если плюнули в раковину, а мокрота плохо смывается). Еще проще и дешевле — проводить ингаляции содовым раствором и дышать в банку с водой через опущенную в нее трубочку. Кашель не может исчезнуть за день, поэтому если сегодня мокрота есть, а завтра нет, радоваться рано, это просто значит, что она перестала отходить, и надо поменять лекарство. При настоящем выздоровлении сначала мокрота становится более прозрачной, а затем уменьшается ее количество.
Так как кашель — это симптом, который практически всегда встречается при заболеваниях дыхательных путей, и самому разобраться, что его вызвало на этот раз, невозможно, не теряйте зря время и вызовите врача. Если температура держится дольше трех дней, снова вызывайте врача: скорее всего, болезнь перестала быть «безобидной» и потребуется иное лечение. Такое нередко случается с теми, кто болеет хроническим бронхитом, потому что инфекционные обострения этой болезни могут спровоцировать как вирусы, так и бактерии.
Желтоватая и зеленоватая мокрота — это признак серьезной инфекции. Кашель, затянувшийся дольше, чем на две недели, тоже. Лучше завязать с самодеятельностью и обратиться к врачу. К тому же кашель встречается при сотне различных болезней: от фарингита до рака, и никому еще не удавалось поставить диагноз только по звуку.
Выходить на морозную улицу после болезни можно, только когда воспалительный процесс завершился. А если кашель не прошел, значит, воспаление в дыхательных путях продолжается. Недолечившись, выходить в холодную погоду на улицу рискованно. О том, что процесс воспаления не закончился, говорит неспецифическая реакция в бронхах: при переходе с тепла в холод начинается кашель, становится труднее дышать.
В школе после простуды на две недели освобождают от физкультуры. Этот же принцип должен действовать для взрослых, потому что и большим, и маленьким это время нужно, чтобы дыхательные пути восстановились до нормального состояния. На улицу можно выходить после прекращения симптомов, а специальные прогулки начинать постепенно: сегодня полчаса, завтра 40 минут, а через неделю — можно и два часа погулять. Речь идет, разумеется, о прогулке спокойным шагом, которая не вызывает ощущение дискомфорта и переохлаждение дыхательных путей. Если бегать или часами мерзнуть на свежем воздухе, есть реальный шанс заработать рецидив или продолжение болезни.
На улицу можно выходить после прекращения симптомов, а специальные прогулки начинать постепенно: сегодня полчаса, завтра 40 минут, а через неделю — можно и два часа погулять. Речь идет, разумеется, о прогулке спокойным шагом, которая не вызывает ощущение дискомфорта и переохлаждение дыхательных путей. Если бегать или часами мерзнуть на свежем воздухе, есть реальный шанс заработать рецидив или продолжение болезни.
Три способа помешать себе выздоравливать:
1. При первых признаках болезни «забить» ее антибиотиками. На вирусы антибиотики не действуют, поэтому пить их при остром бронхите бесполезно!
2. Болеть на ходу. Организму придется выполнять тройную нагрузку, чтобы осилить вашу работу, справиться с интоксикацией и встать на путь выздоровления. Выдерживают такой режим только очень крепкие люди, остальным все-таки приходится лечиться, лежа в постели, только уже от более тяжелых и продолжительных заболеваний, вроде бронхопневмонии. Хорошо, если хотя бы дома, а не в больнице.
Хорошо, если хотя бы дома, а не в больнице.
3. Сбивать любую температуру. Повышение температуры — это защитная реакция организма на активную атаку инфекции. Гулять и работать не рекомендуется с любой температурой выше 37, а вот принимать жаропонижающие препараты стоит, только когда она поднимается выше 38.
Смотрите также:
Три главные ошибки при лечении кашля — Болезнь обычно начинается с сухого кашля
8 февраля 2016, 04:55
Болезнь обычно начинается с сухого кашля
Фото: www.likar.infoУ кашля есть несколько ступеней, этапов:
1. Сухой (непродуктивный). С него болезнь обычно начинается. Его даже так и называют «первоначальный кашель». Вирус поселяется в организме, и вы кашляете от трахеита. В это время мокроты нет, слизи мало, вы кашляете из-за раздражения в трахее и горле, но кашлять нечем.
ЧТО ДЕЛАТЬ:
Смягчать горло, уменьшать раздражение в трахее, принимать обволакивающие слизистую препараты. Задача – увеличить количество слизи, которая и поможет смягчать горло. Нужны ОТХАРКИВАЮЩИЕ препараты. Лекарства на основе фенспирида или микстуры на основе трав, например, мать-и-мачехи, подорожника (в первые дни кашля они еще могут помочь).
Задача – увеличить количество слизи, которая и поможет смягчать горло. Нужны ОТХАРКИВАЮЩИЕ препараты. Лекарства на основе фенспирида или микстуры на основе трав, например, мать-и-мачехи, подорожника (в первые дни кашля они еще могут помочь).
2. Влажный (продуктивный). Появилась мокрота, нужно вывести ее из легких.
ЧТО ДЕЛАТЬ:
Врач пропишет муколитические препараты, аналоги амброксола и карбоцистеина. Они разжижают мокроту и помогают ей выходить, освобождая легкие.
3. Глубокий сильный. Бронхит и пневмония могут протекать и без температуры. И чтобы не довести до воспаления легких, обязательно сходите к врачу, чтобы он вас послушал и назначил более серьезные препараты от кашля и при необходимости антибиотики, ведь без них при бронхите и пневмонии, к сожалению, не обойтись.
ОШИБКИ ПРИ ЛЕЧЕНИИ
1. Пить муколитические (отхаркивающие средства), когда мокроты нет. Такие препараты сухие бронхи просто «разорвут».
2. Употреблять препараты, останавливающие кашель (например, на основе бутамирата), когда кашель влажный. Если есть мокрота, ее нужно обязательно выводить, а это можно сделать только с помощью кашля.
Если есть мокрота, ее нужно обязательно выводить, а это можно сделать только с помощью кашля.
3. Делать прогревания, растирания в острый период. Любая физиотерапия возможна только когда болезнь отступила.
ВАЖНО:
Неправильное лечение даже начинающегося кашля может привести к развитию пневмонии, так что любые лекарства принимайте ТОЛЬКО по назначению врача, а не выбирайте по этикеткам на лекарствах в аптеке «от сухого кашля», «от влажного кашля».
ЧЕМ ЛЕЧИТЬСЯ САМОМУ
Время пить боржоми
Как смягчить кашель при трахеите, с которого обычно начинается грипп
1. Ингаляции.
Небулайзер. С его помощью ингаляции можно делать просто с физраствором, для очищения слизистых, а можно по назначению врача добавлять в раствор лекарства – с помощью ингалятора они отправятся прямиком к воспалению.
2. Народные средства.
— Можно рассасывать мед, медленно, чтобы он успел «обойти» все горло. Мед обеззараживает и смягчает. Только мед нельзя нагревать.
— Из травяных сборов выбирайте те, что содержат ромашку, солодку, мяту, подорожник, мать-и-мачеху, корень алтея.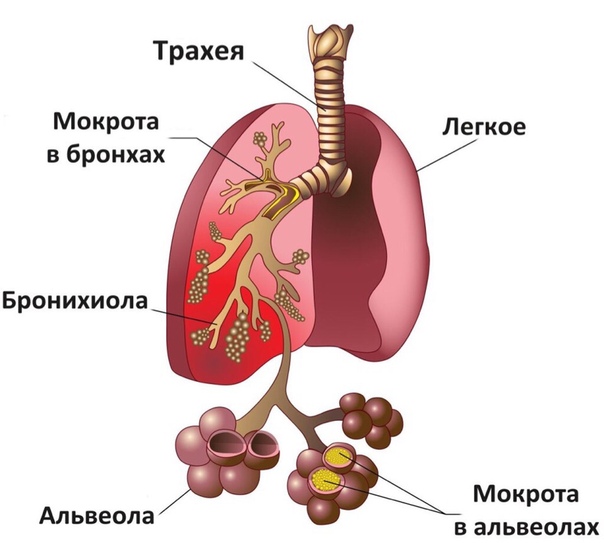
Аккуратнее с имбирем. Этот корень творит чудеса, когда иммунитету нужна помощь, но имбирь сушит, а при трахеите и раздраженном горле это не нужно.
— Если найдете инжир, то его можно заваривать с молоком и пить, отличное смягчающее средство.
3. Щелочное питье
Боржоми, минеральная вода. Можно немного подогреть, а можно смешать с молоком (один к одному).
4. Леденцы
В аптеках миллион таблеток-конфеток. Выбирайте ментоловые и травяные, они не только смягчают кашель, но и «отвлекают» – вы меньше кашляете и меньше раздражаете горло.
5. Много пить
Жидкость нужна, чтобы увеличивать количество слизи, чтобы появлялась мокрота, а, следовательно, и облегчался кашель. Питье должно быть теплым или горячим.
6. Увлажнение
В сухом и горячем воздухе кашель усиливается, ведь слизистые высыхают и раздражение становится сильнее. Можно поставить в квартире увлажнитель воздуха. Если его нет, можно хотя бы почаще делать влажную уборку. Нос можно увлажнять, промывая морской водой или тем же боржоми.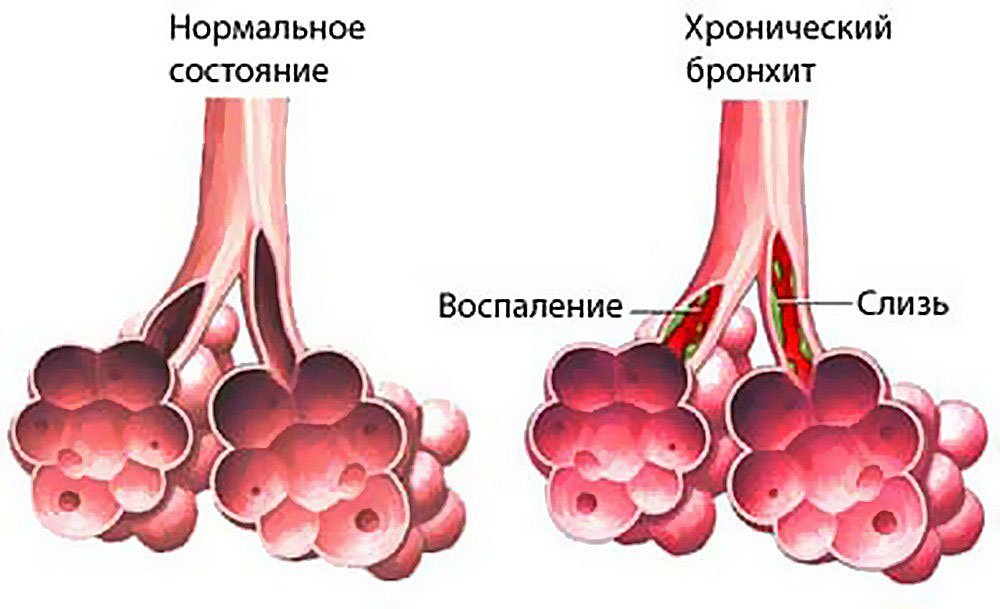
ЧТО ЕЩЕ
Другими осложнениями гриппа могут быть синусит (затяжной насморк) и отит. Для профилактики и того, и другого, обязательно снимайте отек с «забитого» носа каплями (но не дольше 10 дней, иначе может развиться привыкание).
Подпишись на наш telegram
Только самое важное и интересное
Подписаться
Читайте Segodnya.ua в Google NewsПричины, цвет мокроты и т. Д.
Откашливание мокроты — нормальный симптом простуды и других болезней. Однако выделение излишка слизи без болезни может быть признаком основного заболевания.
В этой статье мы обсудим некоторые причины отхаркивания мокроты и способы их лечения. Мы также объясняем, на что могут указывать разные цвета мокроты и когда человеку следует обратиться к врачу.
Человек может откашливать мокроту по нескольким причинам, в том числе по следующим причинам:
Кислотный рефлюкс
Кислотный рефлюкс или гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это когда желудочная кислота перемещается в пищевод (пищевод). Главный симптом ГЭРБ — изжога. Это также может вызвать кашель.
Главный симптом ГЭРБ — изжога. Это также может вызвать кашель.
Другие симптомы включают:
- избыток слюны
- боль в горле
- затруднения при глотании
- проблемы гигиены полости рта
Примерно 25–35% людей в США в какой-то момент будут испытывать ГЭРБ.
Ларингофарингеальный рефлюкс (LPR) похож на ГЭРБ. У людей с LPR желудочная кислота перемещается вверх в пищевод, голосовой ящик и, иногда, в полость носа.
LPR возникает, когда нижний сфинктер пищевода не закрывается полностью. Это может вызвать изжогу и другие симптомы, в том числе:
- постназальное выделение
- частое прочищение горла
- кашель
- ощущение комка в горле
- избыток слизи
аллергия
аллергический ринит вызывает симптомы, похожие на простуду , например:
- сухой кашель
- чихание
- насморк
У некоторых людей, страдающих аллергией, также может развиться постназальное выделение жидкости из-за избыточного образования слизи.
Факторы окружающей среды
Воздействие определенных раздражителей, таких как дым и другие пары, может вызвать раздражение дыхательных путей. Это раздражение может вызвать кашель с избытком мокроты.
Инфекции
Кашель и избыточное выделение слизи — общие симптомы инфекций верхних дыхательных путей. Другие симптомы этих инфекций включают:
- боль в горле
- насморк
- лихорадка
Инфекции нижних дыхательных путей, в том числе бронхит и пневмония, более серьезны и могут вызывать более продолжительные симптомы.
Болезнь легких
Некоторые заболевания легких, такие как астма и хроническая обструктивная болезнь легких (ХОБЛ), вызывают постоянный кашель и избыток мокроты.
Другие симптомы заболевания легких включают:
- одышку
- хрипы
- боль в груди
- кашель с кровью
Сердечная недостаточность
Сердечная недостаточность — это состояние, при котором сердце не может перекачивать кровь по всему телу.![]() тело правильно. Это вызывает следующие симптомы:
тело правильно. Это вызывает следующие симптомы:
- затрудненное дыхание
- усталость
- хронический кашель
- свистящее дыхание
- образование белой или розовой мокроты
- отек лодыжек, ног, ступней и живота
- тошнота и плохой аппетит
- дезориентация и спутанность сознания
- учащенное сердцебиение
Очень важно сообщить об этих симптомах врачу для немедленного лечения.
Цвет мокроты может указывать на причину кашля и чрезмерного выделения слизи. Однако это не всегда согласованно.
По данным Американской ассоциации легких, пневмония может вызывать кашель с выделением зеленой, желтой или кровянистой слизи.
В исследовании 2012 года изучалась связь между цветом мокроты и присутствием бактерий. Исследователи обнаружили, что зеленая или желтая мокрота с большей вероятностью содержит бактерии, чем прозрачная или белая слизь.
Однако у некоторых участников исследования для сравнения была прозрачная или белая слизь.
Коричневая или черная слизь чаще встречается у курящих или страдающих заболеваниями легких. Например, черная мокрота является признаком пневмокониоза, который люди иногда называют «легкими угольщиков».
Розовая или ржавая мокрота, содержащая кровь, может указывать на наличие серьезной проблемы со здоровьем, например, сердечной недостаточности.
Рак легких обычно не вызывает симптомов, пока не распространяется. Однако у некоторых людей могут наблюдаться ранние симптомы.
Рак легких встречается редко, и многие его симптомы сходны с симптомами других заболеваний, например, легочной инфекции.Некоторые общие симптомы рака легких включают:
- хронический кашель
- кровавая мокрота
- боль в груди при смехе, глубоком дыхании или кашле
- хриплый голос
- плохой аппетит
- проблемы с дыханием
- усталость и слабость
- хроническая и повторяющаяся Инфекции дыхательных путей
- свистящее дыхание
Врач может спросить пациента о продолжительности их симптомов и о наличии каких-либо триггеров. Они также могут спросить о цвете или текстуре мокроты.
Они также могут спросить о цвете или текстуре мокроты.
Врач проверит наличие аллергии или респираторных заболеваний, например астмы. Если они подозревают, что причиной является ГЭРБ, они могут выполнить эндоскопию.
Иногда необходимы анализы крови или сканирование грудной клетки, чтобы исключить другие основные заболевания.
Лечение отхаркивания мокроты зависит от его причины.
Кислотный рефлюкс
Стратегии лечения ГЭРБ и LPR включают:
- Изменения образа жизни, такие как отказ от курения и отказ от продуктов, вызывающих изжогу
- лекарства, которые могут включать антациды, которые могут уменьшить изжогу
- хирургическое вмешательство, в тяжелых случаях
Аллергия
Основным лечением аллергии является выявление и предотвращение триггеров.Другие методы лечения включают:
- антигистаминные препараты
- деконгестанты
- назальные кортикостероиды
Инфекции
Большинство инфекций верхних дыхательных путей проходят сами по себе. Противозастойные средства и другие продукты, отпускаемые без рецепта, могут помочь с некоторыми симптомами.
Противозастойные средства и другие продукты, отпускаемые без рецепта, могут помочь с некоторыми симптомами.
Инфекции, поражающие нижние дыхательные пути, могут потребовать лечения у врача.
Заболевание легких
Врач может порекомендовать следующие методы лечения ХОБЛ:
- лекарства
- легочная реабилитация
- дополнительный кислород
- хирургия
В большинстве случаев астмы люди могут эффективно управлять своими симптомами с помощью лекарств, таких как как ингаляторы кортикостероидов.
Сердечная недостаточность
Сердечная недостаточность — серьезное заболевание, требующее немедленного лечения.
Варианты долгосрочного лечения включают:
- изменения образа жизни, такие как регулярные упражнения и здоровое питание
- лекарства, такие как ингибиторы ангиотензинпревращающего фермента (АПФ)
- имплантируемые устройства, такие как дефибрилляторы
- хирургические операции, например как аортокоронарное шунтирование или ангиопластика
Любой человек с постоянным кашлем должен обратиться к врачу для постановки диагноза. Во многих случаях причина не является серьезной, но все же может потребоваться лечение.
Во многих случаях причина не является серьезной, но все же может потребоваться лечение.
Также важно обратиться к врачу при кашле с кровяным выделением.
Большинство причин откашливания мокроты несерьезны. Однако более тяжелые состояния, такие как ХОБЛ или сердечная недостаточность, требуют пожизненного лечения.
Откашливание мокроты обычно не является поводом для беспокойства. Например, ГЭРБ и простуда являются причиной многих случаев отхаркивания мокроты. Однако в некоторых случаях этот симптом может указывать на недиагностированное состояние.
Большинство причин поддаются лечению, но в то время как домашних средств для некоторых будет достаточно, другие требуют длительного лечения.
20 эффективных способов избавиться от мокроты и слизи
Мокрота — это тип слизи, вырабатываемой в легких и нижних дыхательных путях. Это наиболее заметно, когда человек сильно болен или имеет длительное состояние здоровья.
Слизь образует защитную оболочку в определенных частях тела, даже когда человек здоров. Слизь предохраняет эти участки от высыхания и помогает защищаться от захватчиков, включая вирусы и бактерии.
Слизь предохраняет эти участки от высыхания и помогает защищаться от захватчиков, включая вирусы и бактерии.
Хотя здоровому организму требуется немного слизи, слишком много слизи может вызывать дискомфорт. Избыток может быть вызван:
- инфекциями, такими как простуда или грипп
- аллергия
- раздражение носа, горла или легких
- состояния пищеварения, такие как гастроэзофагеальная рефлюксная болезнь
- курение табачных изделий
- легкие Заболевания, такие как пневмония, рак легких, муковисцидоз или хроническая обструктивная болезнь легких.
Следующие действия могут помочь удалить излишки слизи и мокроты:
1. Поддержание влажности воздуха. Сухой воздух раздражает нос и горло, вызывая образование большего количества слизи в качестве смазки. Размещение прохладного увлажнителя воздуха в спальне может улучшить сон, очистить нос и предотвратить боль в горле.
2. Обильное питье. Тело должно оставаться гидратированным, чтобы слизь оставалась жидкой. Когда человек болеет простудой, употребление дополнительных жидкостей может разжижить слизь и способствовать оттоку пазух.Люди с сезонной аллергией также могут обнаружить, что потребление жидкости помогает избежать заложенности носа.
Обильное питье. Тело должно оставаться гидратированным, чтобы слизь оставалась жидкой. Когда человек болеет простудой, употребление дополнительных жидкостей может разжижить слизь и способствовать оттоку пазух.Люди с сезонной аллергией также могут обнаружить, что потребление жидкости помогает избежать заложенности носа.
3. Наложите теплую влажную мочалку на лицо. Это может быть успокаивающее средство от сильной головной боли в носовых пазухах. Вдыхание через влажную ткань — быстрый способ вернуть влагу в нос и горло. Тепло поможет снять боль и давление.
4. Держать голову приподнятой. Когда скопление слизи особенно беспокоит, может помочь сон, опираясь на несколько подушек или в кресле с откидывающейся спинкой.Лежание на горизонтальной поверхности может усилить дискомфорт, поскольку может возникнуть ощущение, что слизь собирается в задней части горла.
5. Не подавляет кашель. Может возникнуть соблазн использовать подавляющие средства при тянущем, наполненном мокротой кашле. Однако кашель — это способ организма удерживать секреты от легких и горла. Если вообще, то используйте сиропы от кашля умеренно.
Однако кашель — это способ организма удерживать секреты от легких и горла. Если вообще, то используйте сиропы от кашля умеренно.
6. Незаметно избавляясь от мокроты. Когда мокрота поднимается из легких в горло, организм, скорее всего, пытается удалить ее.Выплевывать это полезнее, чем глотать.
7. Использование физиологического раствора для носа или полоскания. Солевой раствор или ирригатор могут очистить нос и носовые пазухи от слизи и аллергенов. Ищите стерильные спреи, содержащие только хлорид натрия, и обязательно используйте стерильную или дистиллированную воду при поливе.
8. Полоскание горла соленой водой. Это успокаивает раздраженное горло и помогает избавиться от остаточной слизи. Одну чайную ложку соли на стакан теплой воды можно полоскать горло несколько раз в день.
9. Использование эвкалипта. Продукты из эвкалипта уже много лет используются для подавления кашля и уменьшения количества слизи.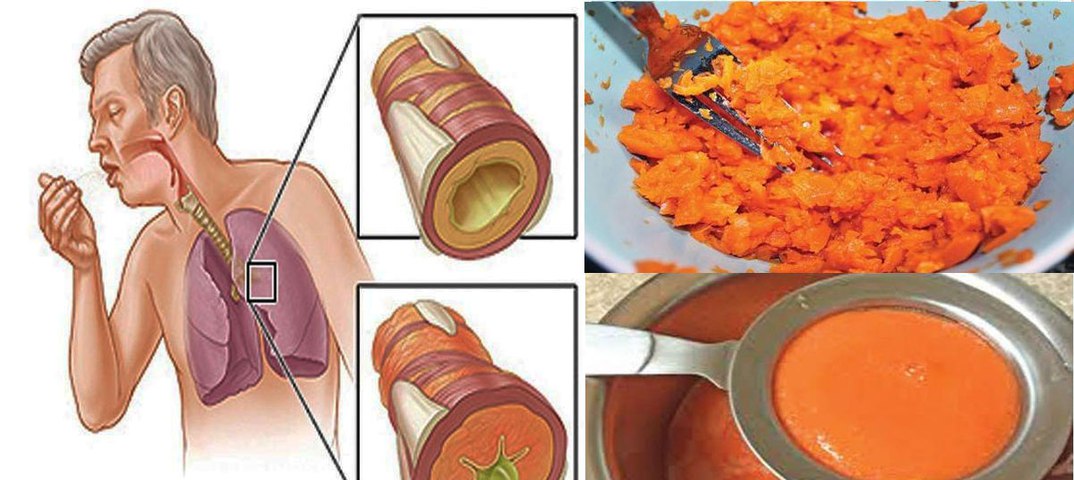 Их обычно наносят прямо на грудь. Несколько капель масла эвкалипта также можно добавить в диффузор или в теплую ванну, чтобы очистить нос.
Их обычно наносят прямо на грудь. Несколько капель масла эвкалипта также можно добавить в диффузор или в теплую ванну, чтобы очистить нос.
10. Не курить и не курить. Курение и пассивное курение вызывают выделение в организме большего количества мокроты и слизи.
11. Сведение к минимуму использования противоотечных средств. Хотя они подсушивают выделения и могут облегчить насморк, противоотечные средства могут затруднить избавление от мокроты и слизи.
12. Принимать правильные лекарства. Лекарства, известные как отхаркивающие средства, помогают разжижать слизь и мокроту, облегчая их кашель или выдох. Однако убедитесь, что эти лекарства не содержат также противоотечных средств.
13. Сдерживание аллергии. Сезонная аллергия может привести к насморку или заложенности носа, а также к избытку слизи и мокроты.
14. Избегать раздражителей. Химические вещества, ароматизаторы и загрязнения могут раздражать нос, горло и нижние дыхательные пути.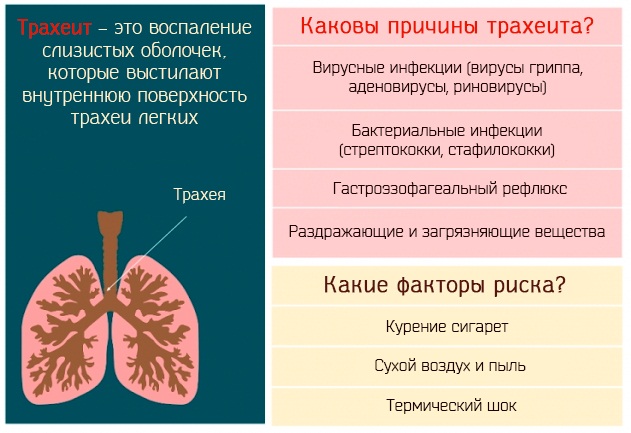 Это заставляет организм производить больше слизи.
Это заставляет организм производить больше слизи.
15. Отслеживание пищевых реакций. Некоторые продукты могут вызывать реакции, имитирующие сезонную аллергию. Они могут вызвать насморк и зуд в горле, что приведет к избытку слизи. Запишите любые продукты, вызывающие увеличение мокроты или слизи.
16. Отказ от алкоголя и кофеина. Оба вещества при чрезмерном употреблении приводят к обезвоживанию. При появлении слизи или мокроты пейте много теплых напитков без кофеина.
17. Принятие горячей ванны или душа. Время, проведенное в ванной, наполненной паром, поможет разжижить и очистить слизь из носа и горла. Подача горячей воды на лицо также может облегчить давление в носовых пазухах.
18. Слегка высморкайтесь. Может возникнуть соблазн продолжать дуть, пока не выйдет густая слизь. Однако слишком сильное действие может повредить носовые пазухи, что приведет к боли, давлению и, возможно, инфекции.
19. Есть много фруктов. Одно исследование показало, что диета, богатая клетчаткой из фруктов и, возможно, сои, может привести к меньшему количеству респираторных проблем, связанных с мокротой.
20. Избегайте продуктов, вызывающих кислотный рефлюкс. Кислотный рефлюкс может привести к увеличению мокроты и слизи. Людям, склонным к изжоге, следует избегать продуктов, вызывающих изжогу, и спрашивать врача о правильном лечении.
Поделиться на PinterestНе следует принимать антибиотики для лечения слизи, если это не предписано врачом.Слизь обычно не вызывает серьезного беспокойства.
Многие считают, что окрашенная слизь из носа указывает на бактериальную инфекцию. Однако вместо этого он может показать, что иммунная система борется с вирусом или что человек просто обезвожен.
Поскольку желтая или зеленая слизь из носа не обязательно сигнализирует о бактериальной инфекции, Центры по контролю и профилактике заболеваний (CDC) предупреждают, что человеку не нужны антибиотики только на основании этого симптома. Антибиотики не могут лечить вирусы, а их чрезмерное употребление может вызвать другие проблемы со здоровьем.
Антибиотики не могут лечить вирусы, а их чрезмерное употребление может вызвать другие проблемы со здоровьем.
Внешние исследования подтвердили, что цвет мокроты не является хорошим индикатором бактериальной инфекции у здоровых взрослых людей, страдающих острым кашлем.
Однако окрашенная от кашля мокрота из легких может указывать на бактериальную инфекцию или другое заболевание и, возможно, требует обследования у врача.
Когда кашель не проходит — Блог Harvard Health
Кто из никогда не кашлял ? Бьюсь об заклад, никто не может поднять руку.Мы постоянно наблюдаем это в клинике. Но хронический кашель, который длится не менее восьми недель, может быть трудным для пациентов и врачам трудно понять.
В выпуске журнала New England Journal of Medicine от 20 октября 2016 года специалисты по легочным заболеваниям описывают пошаговый подход, который врачи могут использовать для лечения пациентов с хроническим кашлем. Чаще всего продолжительный кашель происходит из-за одного из «обычных подозреваемых».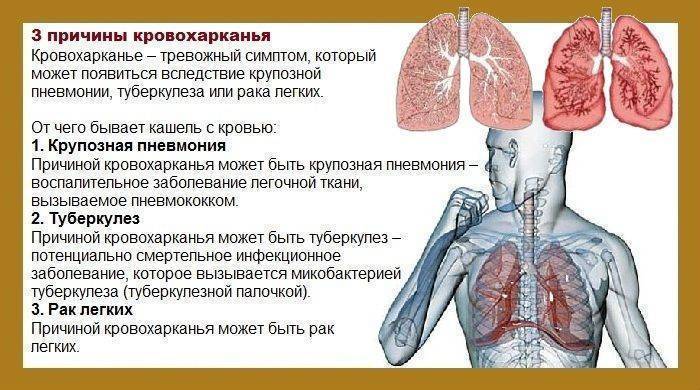 Но когда это не так, у нас есть длинный список все более редких состояний, которые мы должны пройти и исключить.Если это не из-за какого-либо из и , то теперь эксперты признают, что виновником может быть гиперактивность нервов, которая вызывает повышенную реакцию кашля на определенные триггеры.
Но когда это не так, у нас есть длинный список все более редких состояний, которые мы должны пройти и исключить.Если это не из-за какого-либо из и , то теперь эксперты признают, что виновником может быть гиперактивность нервов, которая вызывает повышенную реакцию кашля на определенные триггеры.
Авторы описывают типичную пациентку с хроническим кашлем, и она очень похожа на многих моих пациентов. Это женщина средних лет, у которой много месяцев кашель. Конечно, сначала мы хотим задать много вопросов.
- Были ли у нее симптомы хронической аллергии, такие как зуд, слезотечение и нос, заложенность носа и постназальное выделение? Если да, то стоит попробовать антигистаминные препараты и назальные стероиды.Недостаточное лечение аллергии может привести к хронической инфекции носовых пазух, которая вызывает кашель из-за постназального выделения, поэтому мы можем лечить и от нее.

- Может ли она болеть «кашлевой» астмой, вызывающей кашель, но без хрипов? Многие из моих пациентов предпочли бы не ждать приема у легочного специалиста и проходить необычные тесты. Итак, если мы подозреваем кашлевую астму, мы просто начинаем использовать ингаляторы. Несколько недель ингаляционного альбутерола для открытия дыхательных путей и стероидного ингалятора для подавления воспаления могут не только поставить диагноз, но и вылечить проблему.
- У нее симптомы изжоги? Кислотный рефлюкс также может спровоцировать кашель, и если кто-то описывает симптомы изжоги или даже если мы не уверены, что вызывает кашель, мы часто назначаем восьминедельные препараты, снижающие кислотность.
- Принимает ли она лекарства, побочным эффектом которых является кашель? Лизиноприл или другое лекарство от артериального давления из класса ингибиторов АПФ может вызывать кашель у 20% пациентов.
 Может потребоваться испытательный период для этого лекарства.
Может потребоваться испытательный период для этого лекарства. - Находится ли она среди 17% американцев, которые курят сигареты ? Если это так, то ее кашель может быть вызван хроническим бронхитом, когда кумулятивное повреждение легких препятствует нормальной способности организма очищать частицы, дыхательные пути набухают и выделяют чрезмерное количество слизи, и в конечном итоге участки отмирают и оставляют «мертвое пространство». У курильщика другие симптомы кашля могут вызывать опасения по поводу легочной инфекции или даже рака.
- Есть ли у нее другие риски или состояния для здоровья? Если она находилась в заключении или в приюте, или, возможно, из страны с ограниченными ресурсами, мы рассматриваем туберкулез (ТБ). Если у нее также ослаблена иммунная система из-за ВИЧ или длительного приема кортикостероидов, в список входят туберкулез и множество других необычных организмов.

- Мы в тупике? Редкие состояния, которые следует учитывать, включают фиброз легких, саркоидоз, аутоиммунные заболевания и анатомические аномалии.Дополнительное обследование должно включать осмотр легких и ЛОР.
Но что мы делаем для пациентов, которые либо не реагируют на лечение своих общих состояний, либо для которых тщательная оценка исключает менее распространенные причины хронического кашля? Что ж, теперь исследователи описывают новое семейство состояний дыхания и кашля, вызванных дисфункцией нервов.
Новые данные свидетельствуют о том, что постназальный отек, кислотный рефлюкс или даже сильный кашель сами по себе могут ухудшить состояние нервных окончаний в «кашлевых центрах» дыхательных путей.Эти обостренные нервные окончания затем чрезмерно реагируют на многие другие триггеры, такие как дым, духи или перепады температуры, вызывая непреодолимое желание кашлять.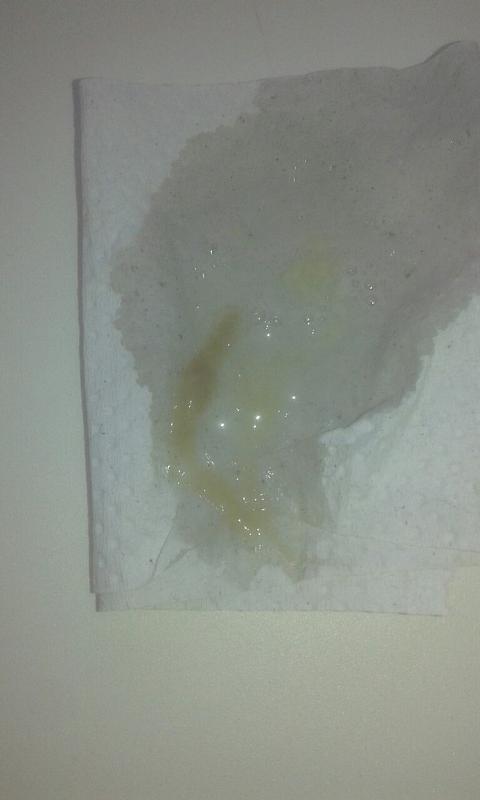 Они называют это состояние «синдромом гиперреактивности нейронов» и описывают несколько подходов к лечению.
Они называют это состояние «синдромом гиперреактивности нейронов» и описывают несколько подходов к лечению.
Но подождите, это еще не все. Другие исследователи описывают аналогичную концепцию на уровне гортани, семейства расстройств под «синдромом дисфункции гортани», которое может включать «гиперреактивность гортани». Многие из описываемых ими методов лечения похожи на методы лечения «гиперреактивности нейронов», и наиболее многообещающими являются противосудорожные препараты габапентин и прегабалин, антидепрессант амитриптилин, логопедия или их комбинация.
По сути, медицинские эксперты описывают новую причину хронического кашля, основанную на обострении нервов и дисфункции дыхательных путей, и дальнейшие исследования приведут к лучшему лечению.
причин, домашние средства и многое другое
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Вот наш процесс.
Когда вы заболели или у вас появилось раздражение легких, ваше тело реагирует кашлем.Это защитный механизм вашего организма, который выводит слизь, аллергены или загрязнители, чтобы вы не вдыхали их постоянно. Обычно при кашле не о чем беспокоиться. Когда кашель является симптомом простуды, он обычно проходит сам в течение двух-трех недель.
Затяжной кашель или хронический кашель, не вызванный недавней простудой, может быть признаком более серьезного состояния. Кашель, продолжающийся более восьми недель у взрослых или четырех недель у детей, считается хроническим.
Продолжайте читать, чтобы узнать, что это может значить, когда у вас не проходит кашель.
Продолжительность кашля может значительно различаться, но более длительный кашель может быть более распространенным, чем вы думаете. Кашель проходит всего за два или три дня, но одно исследование показало, что в среднем кашель из-за болезни сохраняется в течение 18 дней. Такие состояния, как хроническое заболевание легких или астма, могут увеличить среднюю продолжительность симптома кашля. Кашель может быть последним симптомом, который нужно решить, когда вы выздоравливаете после простуды или гриппа.
Кашель может быть последним симптомом, который нужно решить, когда вы выздоравливаете после простуды или гриппа.
Некоторые виды кашля, например кашель, вызванный бронхитом или респираторными инфекциями, могут длиться дольше, чем кашель, который может возникнуть при простуде. Некоторые другие причины непрекращающегося кашля включают:
- Хроническая аллергия, гиперактивный рвотный рефлекс и кислотный рефлюкс может вызвать длительное раздражение в горле и вызвать продолжающийся кашель.
- Некоторые виды лекарств, особенно лекарства от артериального давления, имеют побочный эффект в виде кашля.
- Факторы риска, такие как курение и генетические заболевания , могут повысить вероятность развития хронического бронхита, который может привести к хроническому кашлю.
- Неустановленная астма или другое заболевание легких может вызывать хронический кашель.
Если ваш единственный симптом — продолжительный кашель и вы чувствуете себя в остальном здоровым, следите за тем, как долго он длится. Любой кашель, который продолжается более восьми недель, является поводом для обращения к врачу. Запишитесь на прием к врачу, если у вас есть дополнительные симптомы, такие как:
Любой кашель, который продолжается более восьми недель, является поводом для обращения к врачу. Запишитесь на прием к врачу, если у вас есть дополнительные симптомы, такие как:
- кровянистая слизь при кашле
- одышка
- потеря веса
- чрезмерная слизь
- лихорадка
Вам может потребоваться лечение по рецепту или диагностическое обследование чтобы выяснить, что происходит в вашей дыхательной системе.
Для детей и младенцев
Если у вашего ребенка затяжной кашель, обратите особое внимание на звук кашля. Любой свист, лай или хрипы при кашле означают, что вам нужно немедленно отвести ребенка к педиатру. Если других симптомов, кроме кашля, нет, обратитесь к врачу вашего ребенка, если кашель длится более трех недель.
Коклюш — серьезная инфекция, которая может быть смертельной для детей в возрасте до двух лет. Он также известен как коклюш.Немедленно обратитесь за медицинской помощью в случае сильных приступов кашля, которые сопровождаются повышением температуры или одышкой у любого ребенка. Младенцам младше 1 года следует обратиться к педиатру, чтобы исключить коклюш или другие серьезные заболевания легких при кашле.
Младенцам младше 1 года следует обратиться к педиатру, чтобы исключить коклюш или другие серьезные заболевания легких при кашле.
Хронический кашель может вызвать осложнения, ведущие к другим заболеваниям. Приступы кашля могут:
- разбудить вас от сна
- оставить затаившимся
- вызвать тошноту или головокружение
- вызвать рвоту
- привести к потере контроля над мочевым пузырем
- помешать повседневной деятельности, например, разговору, пению и т. Д. упражнения
Кашель может даже привести к потере сознания, если кашель сильный и продолжающийся.
Если вы испытываете непрекращающийся кашель, подумайте о том, чтобы вылечить его с помощью одного или нескольких из этих домашних средств, подтвержденных исследованиями. Однако они не должны заменять какие-либо методы лечения или лекарства, рекомендованные вашим врачом.
Чай из перечной мяты с медом
Чай из перечной мяты был исследован на предмет его расслабляющего действия на различные системы организма.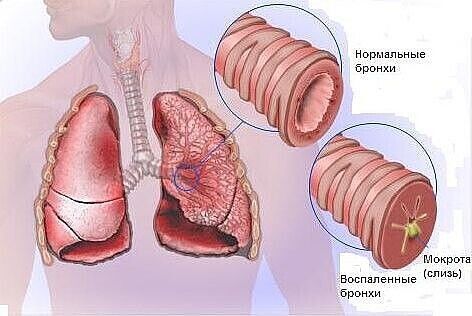 Это может помочь успокоить дыхательную систему. В сочетании с медом чай из перечной мяты может помочь вам избавиться от постоянного кашля.Доказано, что мед обладает антибактериальными и противовоспалительными свойствами.
Это может помочь успокоить дыхательную систему. В сочетании с медом чай из перечной мяты может помочь вам избавиться от постоянного кашля.Доказано, что мед обладает антибактериальными и противовоспалительными свойствами.
Купите мятный чай прямо сейчас.
Тимьян и лист плюща
В одном исследовании было обнаружено, что травяной препарат из тимьяна и листа плюща уменьшает симптомы кашля по сравнению с людьми, не получавшими никаких лекарств.
Эфирные масла тимьяна и листьев плюща можно вдохнуть через диффузор в домашних условиях. Их также можно приобрести в виде настойки тимьяна и листьев плюща в местном магазине по продаже диетических продуктов.
Вы можете купить эфирное масло тимьяна и эфирное масло плюща в Интернете.
Бромелайн
Было обнаружено, что этот ингредиент, возможно, помогает при аллергическом раздражении дыхательных путей. Бромелайн содержится в ананасе. Его часто получают из стебля, а не из плодов ананаса. Прием его в качестве добавки может помочь при кашле из-за аллергии.
Купите онлайн-добавку бромелайна.
Не проходящий кашель может вызывать дискомфорт, но обычно его можно вылечить дома. Кашель, который длится восемь недель и более, считается хроническим.Вам может потребоваться лечение по рецепту или дополнительное обследование.
При некоторых симптомах, таких как кровянистая слизь, хрипы или одышка, необходимо обратиться к врачу. Всегда обращайтесь за медицинской помощью при симптомах, которые мешают вам спать или мешают повседневной деятельности.
Причины и диагностика, когда вы не можете перестать кашлять
Если вы боретесь с постоянным кашлем, вы можете быть очень расстроены, а не только беспокоиться о том, что может значить ваш кашель.Каковы возможные причины этого симптома, какие вопросы может задать врач и как лечить такой кашель?
Веривелл / JR BeeСимптомы постоянного кашля
На самом деле нет четкого определения постоянного кашля, но если вы жили с ним, вам, вероятно, не нужно определение.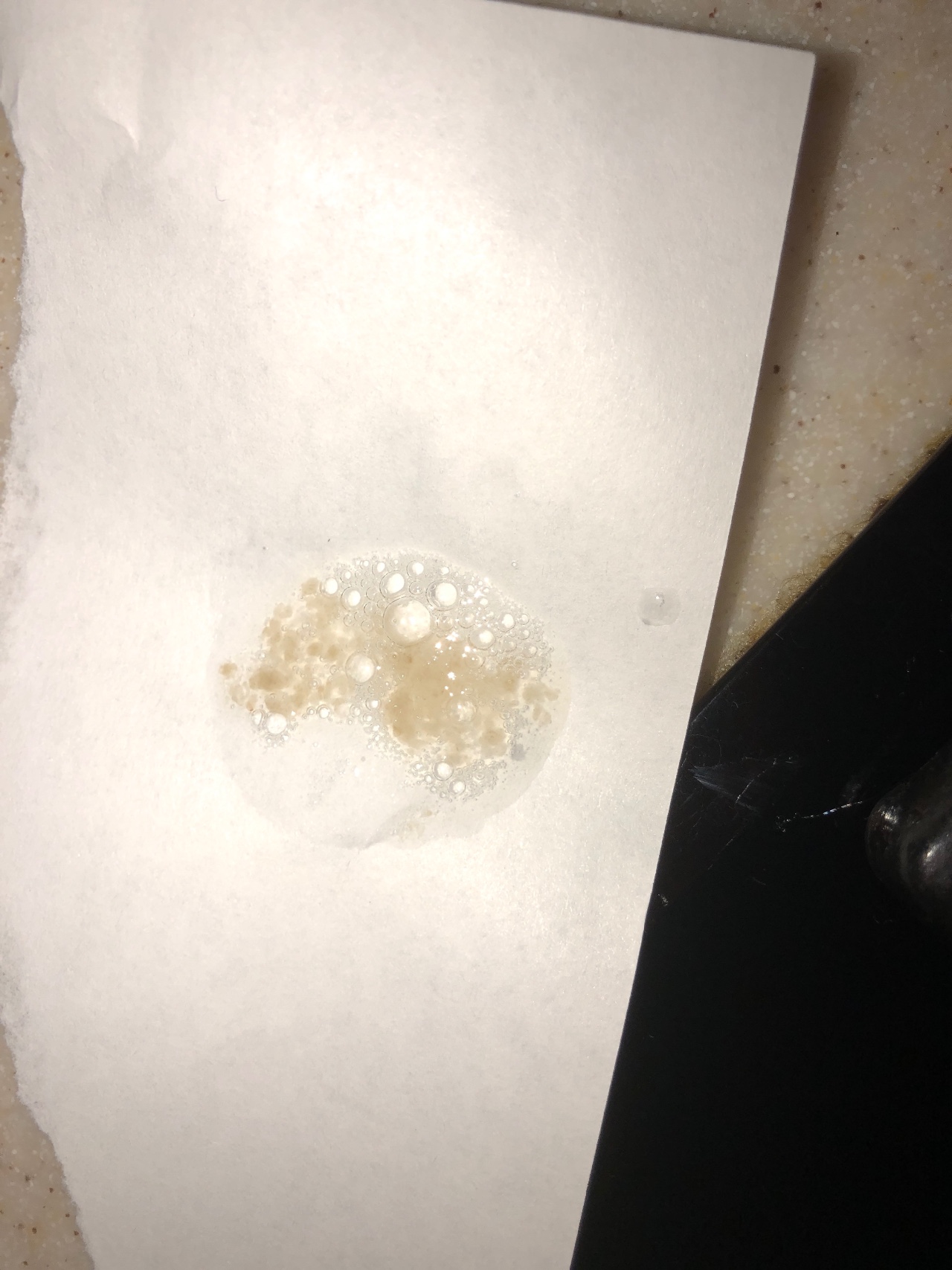 Постоянный кашель — это кашель, который мешает вам выполнять повседневный распорядок дня или не дает нормально выспаться ночью. Может быть трудно отдышаться. Это может вызвать рвоту.Это может вызвать у вас чувство полного истощения.
Постоянный кашель — это кашель, который мешает вам выполнять повседневный распорядок дня или не дает нормально выспаться ночью. Может быть трудно отдышаться. Это может вызвать рвоту.Это может вызвать у вас чувство полного истощения.
Но будь то необходимость говорить на работе, посещение школы, уход за детьми или попытки заснуть, постоянный кашель может явно мешать и снижать качество вашей жизни.
Острая или хроническая
Кашель обычно описывают как острый или хронический:
- Острый кашель обычно длится три недели или меньше.
- A Подострый кашель длится от трех до восьми недель.
- A Хронический кашель определяется как кашель продолжительностью более восьми недель.
Ваш кашель может быть сухим (непродуктивный) или вы можете откашливать мокроту (продуктивный кашель). Если у вас есть мокрота, она может быть прозрачной, желтой, зеленой или даже с кровавым оттенком.
Ваш кашель может возникнуть сам по себе, или вы могли заметить другие симптомы. Иногда бывает сложно определить, есть ли у вас два симптома или один связан с другим.
Например, если вы чувствуете одышку, может быть трудно определить, просто ли вам трудно отдышаться между приступами кашля или вы действительно испытываете затрудненное дыхание, не связанное с вашим кашлем.
Причины
Причины постоянного кашля могут варьироваться от серьезных до неприятных. Хотя некоторые причины встречаются чаще, чем другие, если сложить все возможные необычные причины постоянного кашля, на самом деле они довольно распространены. Также важно отметить, что кашель может быть вызван целым рядом причин.
Общие причиныПостназальный капельница
Вирусные инфекции
Бронхит
Аллергия
Бронхоспазм
Астма
Кислотный рефлюкс
Курение
Лекарства
Воздействие раздражителей
Круп
Пневмония
ХОБЛ
Коклюш
Общие причины
Вот некоторые из наиболее частых причин неумолимого кашля:
- Постназальный капель : Возможно, наиболее частой причиной постоянного хронического кашля является постназальный капельница, вызванная синуситом или риносинуситом (воспаление носовых ходов).
 Этот кашель часто сопровождается выделением прозрачной или беловатой мокроты и прочищением горла.
Этот кашель часто сопровождается выделением прозрачной или беловатой мокроты и прочищением горла. - Вирусные инфекции : Такие инфекции, как простуда и грипп, являются частой причиной непрерывного кашля. Кашель может сопровождаться другими симптомами простуды, такими как насморк, или симптомами гриппа, такими как ломота в теле.
- Бронхит : И острый, и хронический бронхит могут вызывать постоянный кашель. При хроническом бронхите кашель обычно сопровождается мокротой.
- Аллергия : Кашель может вызывать аллергия на окружающую среду, например, аллергия на плесень, а также пищевая аллергия.
- Бронхоспазм : Сужение дыхательных путей (бронхоспазм) из-за аллергической реакции или астмы может вызвать кашель.Кашель часто сопровождается хрипом с выдохом (выдохом). Если также наблюдается отек шеи или языка или затрудненное дыхание, это может быть неотложной медицинской помощью (анафилактический шок).

- Астма : Астма может быть причиной устойчивого кашля.Это часто сопровождается хрипом и стеснением в груди, но у некоторых людей кашель является единственным симптомом, и его можно назвать «кашлевой астмой».
- Кислотный рефлюкс : Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) может приводить к постоянному кашлю из-за накопления кислоты из желудка. Часто возникают эпизоды кашля ночью после того, как вы ложитесь, и охриплости на следующее утро. ГЭРБ может иметь симптомы изжоги или несварения желудка, или кашель может быть единственным симптомом.
- Курение : Курильщик может кашлять без перерыва.Обычно хуже всего утром и часто с выделением мокроты. Курение также является частой причиной других респираторных заболеваний, таких как хронический бронхит и даже рак легких. Если вы курите, спросите себя, изменился ли ваш кашель каким-либо образом.
- Лекарства : Ингибиторы АПФ, лекарства, которые используются для лечения высокого кровяного давления и сердечной недостаточности, могут вызывать кашель днем и ночью.
 Примеры ингибиторов АПФ включают вазотек (эналаприл), капотен (каптоприл), принивил или Зестрил (лизиноприл), Лотензин (беназеприл) и Альтас (рамиприл).
Примеры ингибиторов АПФ включают вазотек (эналаприл), капотен (каптоприл), принивил или Зестрил (лизиноприл), Лотензин (беназеприл) и Альтас (рамиприл). - Воздействие раздражителей : Воздействие вторичного табачного дыма, древесного дыма, кулинарного дыма, пыли и токсичных химикатов может вызвать повторный кашель.
- Круп : У детей круп может вызвать непрерывный лающий кашель.
- Пневмония : Как вирусная, так и бактериальная пневмония может вызывать кашель, часто сопровождающийся лихорадкой.
- Хроническая обструктивная болезнь легких (ХОБЛ) : ХОБЛ — важная причина постоянного кашля, часто сопровождающегося одышкой.
- Коклюш : При коклюше периоды неумолимого кашля часто прерываются глубоким вдохом — коклюшем. Важно отметить, что у людей может развиться коклюш, даже если они были вакцинированы против дифтерии, коклюша и столбняка (АКДС).
Менее распространенные, но важные причины
Менее распространенные причины постоянного кашля:
- Рак легких : Рак легких — менее вероятная причина постоянного кашля, но о нем важно помнить.
 Рак легких лучше всего поддается лечению на ранних стадиях. Приблизительно 50% людей с раком легких кашляют на момент постановки диагноза
Рак легких лучше всего поддается лечению на ранних стадиях. Приблизительно 50% людей с раком легких кашляют на момент постановки диагноза - Вдыхание инородного тела : Давление мясом, таблетками или другими предметами может вызвать непрекращающийся кашель, обычно внезапный. Исключением могут быть мелкие предметы, попадающие в более мелкие бронхи. Можно подумать, что кашель вызван вирусной инфекцией, но сохраняется дольше, чем обычно. Иногда требуется бронхоскопия, чтобы выявить более мелкие инородные тела.
- Туберкулез : Хотя туберкулез довольно редко встречается в США, он действительно встречается, особенно среди иммигрантов и людей, которые провели длительное время за границей. Помимо кашля, к другим симптомам относятся потеря веса и ночная потливость. Сообщите врачу, путешествовали ли вы по этой причине и другим возможным причинам.
- Бронхоэктазия : Бронхоэктазия, состояние, при котором рецидивирующие инфекции и воспаление вызывают расширение дыхательных путей, может вызывать непрерывный кашель, который часто усиливается в положении лежа.

- Сгустки крови в легких : Сгустки крови в ногах — тромбоз глубоких вен (ТГВ) — могут оторваться и попасть в легкие (легочная эмболия), что приведет к раздражающему кашлю и часто затрудненному дыханию. Симптомы сгустков крови на ногах могут включать покраснение, болезненность и отек.
- Застойная сердечная недостаточность : Сердечная недостаточность может вызвать неумолимый кашель. При этом кашле может выделяться розовая пенистая мокрота, обычно усиливающаяся в положении лежа. Чаще всего сопровождается одышкой.
- Коллапс легкого : пневмоторакс (коллапс легкого) может вызвать постоянный кашель, который часто начинается внезапно. Помимо кашля, люди могут отмечать одышку, а также «крептит», ощущение пузырчатой пленки под кожей груди и шеи.
- Грибковые инфекции : Такие состояния, как кокцидиоидомикоз, гистоплазмоз и криптококкоз, среди прочего, могут вызывать постоянный кашель.
- Другие болезни легких : Такие болезни, как саркоидоз и другие заболевания легких, часто вызывают кашель.

Когда звонить врачу
Если ваш постоянный кашель длился более нескольких дней, важно обратиться к врачу, даже если вы считаете, что у него есть очевидная причина. Иногда постоянный кашель может быть признаком чего-то довольно серьезного. Кашель с кровью, даже в небольшом количестве, должен быть оценен врачом.
Если вы испытываете одышку, боль в груди, симптомы тромбов (например, покраснение, отек или болезненность ног) или если ваши симптомы пугают вас, немедленно позвоните своему врачу (или 911).
Также важно немедленно позвонить в службу экстренной помощи, если у вас есть стридор (пронзительный хриплый звук при вдохе), внезапный приступ кашля или отек языка, лица или горла, поскольку эти симптомы могут сигнализировать о неотложной медицинской помощи.
Диагностика
Когда вы обратитесь к врачу, первое, что она сделает, — это тщательный анамнез и медосмотр. В зависимости от вашей истории болезни и вашего экзамена, другие тесты могут включать:
- Рентген грудной клетки : Рентген грудной клетки может быть сделан для выявления пневмонии, а также других возможных причин кашля.
 Обратите внимание, что рентгена грудной клетки недостаточно, чтобы исключить рак легких, и он может пропустить небольшие опухоли.
Обратите внимание, что рентгена грудной клетки недостаточно, чтобы исключить рак легких, и он может пропустить небольшие опухоли. - Анализы крови : Подсчет лейкоцитов (WBC) может проводиться для выявления признаков вирусных или бактериальных инфекций.
- Спирометрия : Спирометрия, тест, в котором вы видите, сколько воздуха вы можете выдохнуть из легких за одну секунду, может быть рекомендован, если ваш врач обеспокоен такими состояниями, как астма или эмфизема.
- Компьютеризированный томография (КТ) : Если ваш кашель не проходит или если ваш врач обеспокоен тем, что у вас может быть серьезная причина кашля, он может назначить компьютерную томографию грудной клетки, чтобы более подробно изучить ваши легкие и окружающие ткани.
- Бронхоскопия : Бронхоскопия — это тест, при котором небольшая трубка со светом вводится через рот в большие дыхательные пути. Это может быть сделано, если ваш врач обеспокоен инородным телом в ваших дыхательных путях (от удушья) или если он ищет аномалию, например опухоль.

- Ларингоскопия : ларингоскопия — это процедура, при которой трубка который вводится через рот, чтобы визуализировать область вокруг голосовых связок.
- Тестирование pH пищевода : Кислотный рефлюкс — довольно частая причина кашля, и некоторые люди не испытывают типичных симптомов изжоги.С помощью pH-теста пищевода врачи могут проверить наличие признаков кислотного рефлюкса.
вопросов, которые может задать врач
Будьте готовы ответить на эти вероятные вопросы:
- Когда у вас начался кашель?
- Ваш кашель сухой или влажный (например, вы откашливаете мокроту?)
- Вас рвало после кашля?
- В какое время суток у вас самый сильный кашель?
- У вас была температура?
- Были ли у вас контакты с больными?
- Как долго вы кашляете?
- Вы курите или курили когда-нибудь?
- Подвержены ли вы пассивному курению?
- Какие еще симптомы у вас возникли? Например, вы кашляете кровью, чувствуете ли вы одышку, испытываете ли вы хрипоту или хрипы?
- У вас изжога?
- Есть ли у вас какие-либо общие симптомы, например, необъяснимая потеря веса или усталость?
- Есть ли у вас аллергия?
- Вы подвержены воздействию плесени или живете в доме, пострадавшем от воды?
- Были ли у вас эпизоды удушья?
Лечение
Лечение постоянного кашля будет зависеть от основной причины. Природные средства от кашля, такие как чайная ложка меда, влажность (например, вапорайзер) и отдых, могут быть полезны независимо от причины. Употребление достаточного количества жидкости может разжижать выделения и почти всегда помогает.
Природные средства от кашля, такие как чайная ложка меда, влажность (например, вапорайзер) и отдых, могут быть полезны независимо от причины. Употребление достаточного количества жидкости может разжижать выделения и почти всегда помогает.
Лимонные капли или другие леденцы могут успокаивать, но никогда не давайте их детям. Сиропы от кашля, отпускаемые без рецепта, не следует применять детям, если это не рекомендовано педиатром.
Если вы думаете, что у вас инфекция, избегайте использования антибиотиков, которые, возможно, были у вас под рукой из прошлого.Использование старых антибиотиков не поможет, если у вас вирусная инфекция, а вместо этого может увеличить вероятность развития устойчивости к антибиотикам или отсрочить диагностику кашля.
Все, что вы когда-либо интересовали о слизи и мокроте — Центр простуды и гриппа
Респираторные инфекции, простуда, инфекции носовых пазух, аллергии, курение и даже окружающая среда — все это вызывает изменения в вашей слизи, которые могут расстроить вас и заставить бродить по проходам аптек ищем лучшее решение.
«Слизь подобна желатину, липкому веществу, функция которого заключается в смазке, а также в фильтрации», — говорит д-р Эллис. Он производится клетками мембран, которые проходят от носа к легким. Хотя вы проглатываете большую часть этого, не замечая, то, что остается, сохраняет ваши дыхательные пути влажными, чтобы они работали должным образом.
Однако, объясняет Эллис, то, что большинство людей считают слизью в носу и носовых пазухах, представляет собой тонкий баланс слизи и водянистых выделений — жидкости, производимой клетками носа и пазух.
Обычно эти два вещества слаженно работают вместе, и вы, вероятно, даже не замечаете их.
«Если у вас аллергия или простуда, и из носа течет как из крана, у вас выделяется избыток водянистых выделений», — говорит Эллис.
С другой стороны, густая слизь — такая, которая приводит к выделению из носа и заложенности носа или становится твердой — обычно является результатом чрезмерной сухости.
Эллис говорит, что 90 процентов пациентов, которых он видит, на самом деле испытывают проблемы с густой слизью, а не с насморком из-за простуды.
Мокрота — это немного другое вещество. Это форма слизи, вырабатываемой нижними дыхательными путями, а не носом и пазухами, в ответ на воспаление.
Вы можете не заметить мокроту, если не откашляете ее как симптом бронхита или пневмонии.
Как и в случае со слизью, мокрота зеленого или желтого цвета может указывать на инфекцию. И каждый раз, когда вы видите кровь в мокроте, которую вы кашляете, вам следует обратиться за медицинской помощью.
Слизь, объясняет Эллис, помогает защитить легкие, улавливая грязь и пыль при вдохе.Грязь, пыль и мусор выводятся из вашей системы.
Хотя стойкий желтый или зеленый цвет, возможно, сопровождаемый неприятным запахом, часто является признаком инфекции, цвет не всегда указывает на проблему со здоровьем, говорит Эллис.
То, что ваша слизь может изменить цвет из-за того, что находится в воздухе, — это хорошо.
«Если вы находитесь в среде, где много пыли, дыма или смога, функция носа заключается в защите легких», — подчеркивает он.
Густая слизь, которая может казаться более объемной и может создавать проблемы, такие как постназальное выделение, возникает в ряде ситуаций и обычно является признаком пересушивания.
Вот некоторые из факторов, которые способствуют возникновению этого ощущения густой, закупоривающей слизи:
- Сухая среда в помещении, которая может быть связана с кондиционированием воздуха или отоплением
- Недостаточное количество воды и других жидкостей или напитков такие как кофе, чай и алкоголь, которые могут привести к потере жидкости. вы немного избавитесь от густой, твердой слизи.
Ваш врач оценит характер вашей слизи, а также наличие (или отсутствие) других симптомов аллергии или простуды. Правильный диагноз означает, что вы можете получить правильное лечение.
К сожалению, многие люди ошибочно ставят себе диагноз, полагая, например, что большое количество густой слизи указывает на аллергию (о чем на самом деле свидетельствует большое количество водянистых выделений, сопровождающихся симптомами аллергии).
 Затем они по ошибке принимают антигистаминные препараты, которые в конечном итоге сушат нос и усугубляют густую слизь.
Затем они по ошибке принимают антигистаминные препараты, которые в конечном итоге сушат нос и усугубляют густую слизь.«Вот почему так важно поставить правильный диагноз», — говорит Эллис, который также предостерегает от самолечения с помощью противоотечных средств, таких как Судафед, которые также сушат и еще больше сгущают слизь.
При бактериальной инфекции носовых пазух вы можете принять назначенный врачом антибиотик для лечения причины, но при вирусной простуде лучшее, что вы можете сделать, — это правильно лечить симптомы, поэтому вы должны быть уверены, что у вас правильный выбор.
Вот некоторые из проблем со слизью, которые видит Эллис, а также рекомендуемые им методы лечения:
- Постназальное выделение (густая слизь) Примите отхаркивающее средство (оно разжижает слизь и мокроту), пейте много жидкости, дышите через теплую мочалку. , и используйте пар, чтобы сделать слизь более жидкой.
- Заложенность (заложенность носа) В основном это происходит из-за опухших носовых оболочек, поэтому целью является уменьшение этих оболочек.
 Используйте пероральный противозастойный или противозастойный назальный спрей (на срок до трех дней), дышите через теплую влажную мочалку и используйте пар, чтобы уменьшить заложенность носа.
Используйте пероральный противозастойный или противозастойный назальный спрей (на срок до трех дней), дышите через теплую влажную мочалку и используйте пар, чтобы уменьшить заложенность носа. - Насморк (при чихании и / или зуде) Примите антигистаминный препарат.
Любой вариант подойдет, — говорит Эллис. Поскольку слизь может быть инфицирована, убедитесь, что вы соблюдаете основные правила гигиены после того, как высморкались: осторожно выбросьте салфетки для лица и вымойте руки.Кроме того, избегайте выплевывания слизи на публике.
Слизь настолько важна, что ваше тело производит около литра этого вещества в нормальный день. Научитесь жить с этим, когда он не сбалансирован, и вам будет комфортнее, пока поток не вернется в норму.
Что такое кашель? Симптомы, причины, диагностика, лечение и профилактика
Как остановить кашельКашель можно лечить разными способами в зависимости от причины. Для здоровых взрослых большинство средств от кашля предполагает уход за собой.

Кашель, вызванный вирусом, нельзя лечить антибиотиками. Однако вы можете успокоить его следующими домашними средствами: (1)
- Поддерживайте водный баланс, выпивая большое количество жидкости. Жидкость помогает разжижать слизь в горле, а теплые жидкости, такие как бульон, чай или лимонный сок, успокаивают.
- Пососите леденцы от кашля или леденцы, которые могут облегчить сухой кашель (который не выделяет мокроту / слизь) и успокоить раздраженное горло.
- Возьми ложку меда.Одна чайная ложка меда может помочь ослабить кашель (никогда не давайте мед детям младше 1 года, потому что мед может содержать бактерии, вредные для младенцев).
- Используйте увлажнитель с прохладным туманом или примите душ, чтобы увлажнить воздух.
К другим натуральным средствам относятся:
- Поднятие головы дополнительными подушками во время сна
- Полоскание горла теплой соленой водой для удаления слизи и успокоения горла
Обычно используются только лекарства от кашля для острого кашля, который вызывает сильный дискомфорт, мешает спать и не связан с какими-либо потенциально более серьезными симптомами.
 (1)
(1)Лекарства от кашля и простуды, отпускаемые без рецепта, такие как сиропы от кашля и средства от кашля, могут помочь в лечении симптомов кашля. Но исследования показывают, что эти лекарства работают не лучше, чем плацебо (неактивные лекарства). (1)
Если кашель вызван инфекцией, врач может прописать антибиотик или противовирусный препарат. (3)
Если у вас ГЭРБ, вам могут прописать ингибитор протонной помпы, который является своего рода лекарством, которое снижает количество желудочной кислоты, вырабатываемой железами, выстилающими желудок.
Узнайте больше о домашних средствах от кашля
Профилактика кашляМногие виды кашля вызваны простудой. Чтобы снизить риск простуды, часто мойте руки водой с мылом в течение 20 секунд (используйте дезинфицирующее средство для рук на спиртовой основе, когда мыло и вода недоступны), избегайте тесного контакта с больными людьми и старайтесь не прикасаться ваше лицо немытыми руками, согласно данным Центров по контролю и профилактике заболеваний (CDC).


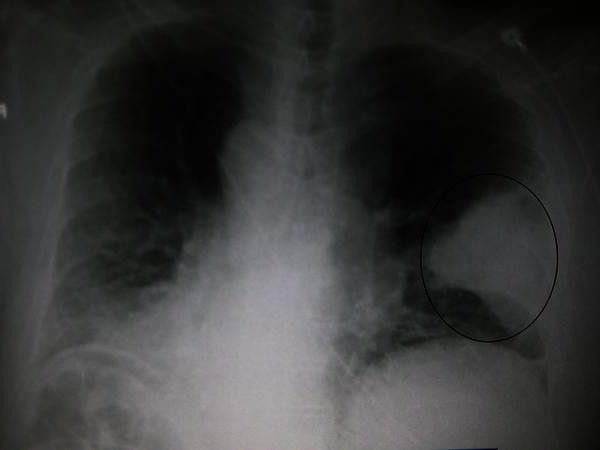

 У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
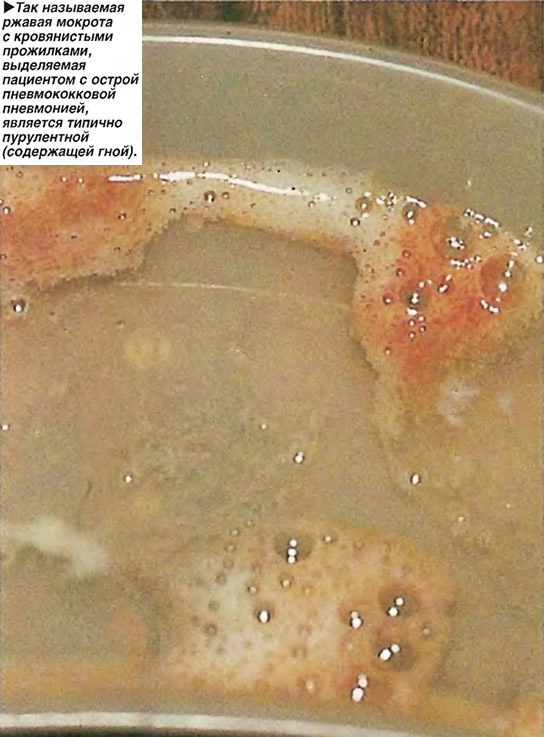 Может потребоваться испытательный период для этого лекарства.
Может потребоваться испытательный период для этого лекарства.
 Этот кашель часто сопровождается выделением прозрачной или беловатой мокроты и прочищением горла.
Этот кашель часто сопровождается выделением прозрачной или беловатой мокроты и прочищением горла.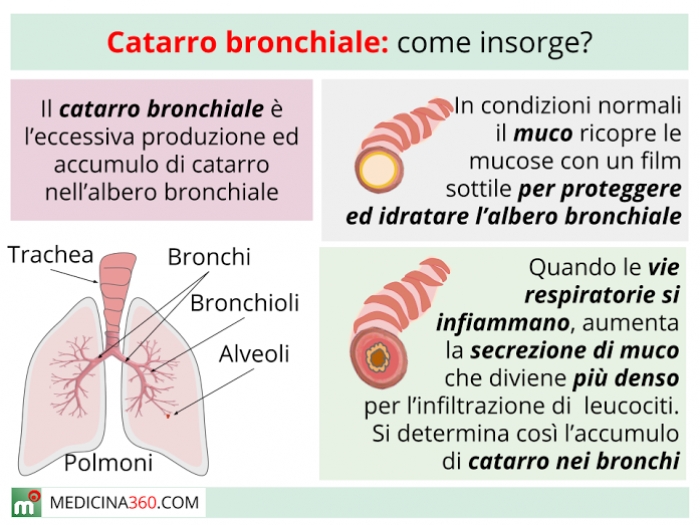
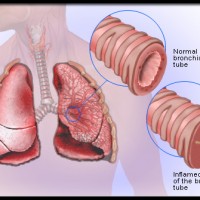 Примеры ингибиторов АПФ включают вазотек (эналаприл), капотен (каптоприл), принивил или Зестрил (лизиноприл), Лотензин (беназеприл) и Альтас (рамиприл).
Примеры ингибиторов АПФ включают вазотек (эналаприл), капотен (каптоприл), принивил или Зестрил (лизиноприл), Лотензин (беназеприл) и Альтас (рамиприл). Рак легких лучше всего поддается лечению на ранних стадиях. Приблизительно 50% людей с раком легких кашляют на момент постановки диагноза
Рак легких лучше всего поддается лечению на ранних стадиях. Приблизительно 50% людей с раком легких кашляют на момент постановки диагноза

 Обратите внимание, что рентгена грудной клетки недостаточно, чтобы исключить рак легких, и он может пропустить небольшие опухоли.
Обратите внимание, что рентгена грудной клетки недостаточно, чтобы исключить рак легких, и он может пропустить небольшие опухоли.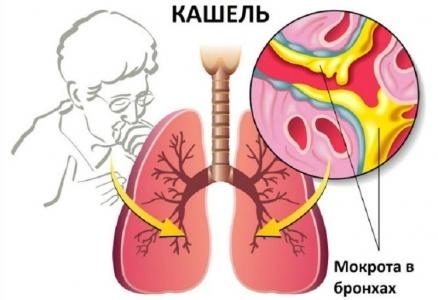
 Затем они по ошибке принимают антигистаминные препараты, которые в конечном итоге сушат нос и усугубляют густую слизь.
Затем они по ошибке принимают антигистаминные препараты, которые в конечном итоге сушат нос и усугубляют густую слизь. Используйте пероральный противозастойный или противозастойный назальный спрей (на срок до трех дней), дышите через теплую влажную мочалку и используйте пар, чтобы уменьшить заложенность носа.
Используйте пероральный противозастойный или противозастойный назальный спрей (на срок до трех дней), дышите через теплую влажную мочалку и используйте пар, чтобы уменьшить заложенность носа.
 (1)
(1)