Основные клинические признаки болезней желчного пузыря
Когда пациент впервые обращается к специалисту по поводу желчных колик, это не означает, что в организме уже идет острый патологический процесс. Чаще всего результаты обследования определяют хронический холецистит, лечение которого занимает довольно долгое время.
Симптомы холецистита развиваются постепенно, поэтому нередко приступ желчной колики — это обострение хронической формы латентно протекающего заболевания желчного пузыря.
В большинстве случаев хронический холецистит проявляется:
-
болью в правом подреберье;
-
сниженным аппетитом;
-
горечью во рту;
-
тошнотой, реже — утренней рвотой желчью.
При обострениях заболевания наблюдаются приступы режущей боли в подложечной области или в правом подреберье.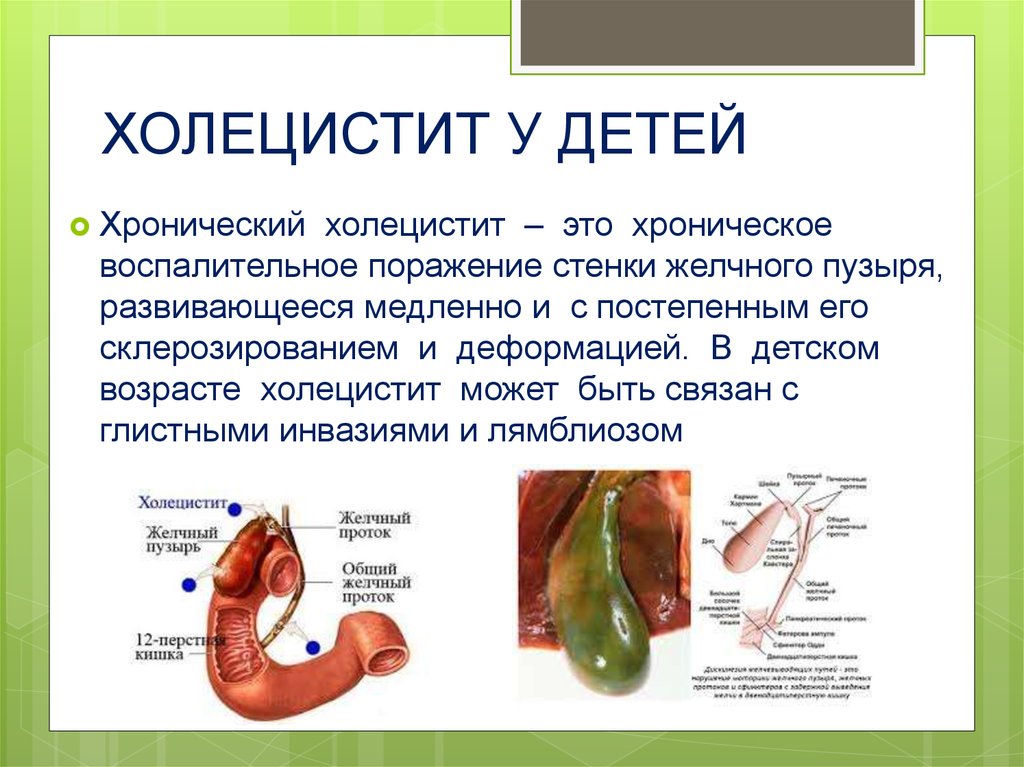
Боль может отдавать вверх и вправо — в область правой лопатки, правого плеча, правой половины шеи. В ряде случаев болевые ощущения распространяются по всему животу, усиливаясь при лежании на левом боку и глубоких вдохах.
Дополнительные признаки заболевания
Помимо боли возникает чувство тошноты, может появиться рвота с примесью желчи, не приносящая облегчения пациенту. Кожа становится желтушной или бледной. На языке появляется буро-желтый налет, пациент жалуется на сухость во рту.
В верхней правой части брюшной стенки наблюдается ограничение подвижности, при пальпации она болезненна, кожная чувствительность повышена.
Важно понимать, что локализация болей в правой лопатке и правой половине груди характерна не только для заболеваний желчного пузыря, но и для ряда других патологических состояний организма. Именно поэтому крайне важно выяснить причину возникновения болевого приступа. При холецистите боли чаще всего появляются после употребления жирной пищи и других тяжелых для пищеварения продуктов.
У пациентов с желчнокаменной болезнью приступ нередко возникает по причине физического перенапряжения и переутомления, например, после езды на велосипеде или спортзала.
Если после приступа развивается преходящая желтуха, это может быть симптомом как гипермоторной дискинезии, так и желчнокаменной болезни. В ряде случаев, при нарушении оттока желчи, у больных в течение нескольких дней наблюдается обесцвеченный кал серо-белого цвета.
Болевой приступ при неосложненной желчнокаменной болезни начинается внезапно и также внезапно заканчивается. Уже на следующий день пациент чувствует себя удовлетворительно.
Неспецифические симптомы
Часто проявляются при хронических заболеваниях желчевыводящих путей в виде:
В результате пациент в течение долгого времени может посещать разных врачей, которые могут неверно диагностировать болезнь и определять ревматизм, невралгию, тиреотоксикоз, гастрит или язвенную болезнь.
У пожилых людей холецистит может быть бессимптомным, в связи с возрастным снижением болевого порога. Обратная ситуация у пациентов с хроническими заболеваниями желчевыводящих путей — здесь в патологический процесс может вовлекаться и желудок. При этом появляются такие симптомы, как ощущение горечи во рту, отрыжка, изжога, тошнота, запоры, диарея.
При атонической дискинезии обычно наблюдаются тупые слабые боли, ощущение тяжести в правом подреберье. При приеме пищи у пациента возникает тошнота, во рту появляется неприятный привкус, запахи пищи вызывают рвотный рефлекс.
Все это отражается на психологическом состоянии пациента. Он становится рассеянным, раздражительным, нервным и плохо спит.
Если у вас наблюдаются подобные симптомы заболеваний желчного пузыря, то необходимо как можно скорее записаться на прием к специалисту. Своевременное обращение к врачу позволит быстро поставить правильный диагноз и начать лечение заболеваний желчного пузыря, а это существенно ускорит процесс выздоровления и улучшит прогноз.
Своевременное обращение к врачу позволит быстро поставить правильный диагноз и начать лечение заболеваний желчного пузыря, а это существенно ускорит процесс выздоровления и улучшит прогноз.
Записаться на прием вы можете прямо сейчас, позвонив нам по номеру: +7(4912) 77-67-51.
Лечить дискинезию желчевыводящих путей у мужчин и женщин в Москве
Дискинезия желчевыводящих путей или ДЖВП – недуг, при котором диагностируется нарушение функциональности желчного пузыря и протоков. Как следствие желчь в двенадцатиперстную кишку попадает не своевременно и неравномерно, из-за этого нарушается моторика кишечника, а также работа пищеварительного тракта.
ДЖВП довольно часто наблюдается у детей от трех лет и старше, однако патология не является детской болезнью, поскольку диагностируется также у взрослых пациентов. Дискинезию обязательно нужно лечить, так как из-за постоянного застоя желчи в протоках и желчном пузыре могут образовываться камни.
Первопричины ДЖВП:
- Отравления, гастриты, воспалительные процессы в кишечнике.
- Генетическая предрасположенность.
- Эндокринные расстройства.
- Некоторые медикаменты.
- Пищевая аллергия.
- Инфекции дыхательных путей.
- Паразиты.
- Неврозы.
- Избыточное потребление жиров и т. п.
Дискинезия желчевыводящих путей может сочетаться с ожирением, а также сахарным диабетом.
Симптомы дискинезии желчевыводящих путей
Существует несколько типов ДЖВП:
- гипертонический,
- гипотонический,
- гиперкинетический
- гипокинетический тип.
У каждого варианта симптоматика проявления разная. К общим признакам проявления патологии относят нарушения аппетита и другие симптомы.
Симптоматика дискинезии желчевыводящих путей:
- Головные боли и слабость.
- Жидкий стул.
- Белый налет на языке.
- Боль в правом боку, может усиливаться во время физической нагрузки.
- Тошнота и рвота с выделением желчи.
- Чувство жжения в области кишечника.
- Хронические запоры.
- Горечь во рту.
- Потеря веса.
- Повышенное потоотделение.
Интенсивность проявления недомогания зависит от общего состояния организма.
Доктора данного направления
Диагностика и лечение дискинезии желчевыводящих путей
Опытный врач может заподозрить ДЖВП по внешним признакам, обычно у пациентов наблюдается нездоровый цвет лица, дерматит, сухая кожа. Но поскольку многие заболевания могут проявляться такой же симптоматикой, то доктор для уточнения диагноза назначит лабораторные исследования: анализ урины и крови, печеночные пробы, копрограмму и обследование кала на лямблии.
В основе терапии дискинезии желчевыводящих путей лежит нормализация питания. Пациенту следует придерживаться специально подобранной для него диеты, пока не восстановится нормальное функционирование желчевыводящих путей. Больным запрещается употреблять вредную еду по типу фаст-фуда, различных орешков, сухариков и т. п. Приготовление продуктов должно происходить на пару или тушиться, а также отвариваться. На жареные блюда, жирную, острую и соленую пищу накладывается табу. Каждодневный рацион следует обогатить овощами и фруктами, кисломолочными продуктами, полезна нежирная рыба, разрешено употреблять постное мясо.
Медикаментозное лечение включает в себя желчегонные препараты, ферментные средства, а также холеспазмолитики и ноотропы.Пациентам могут назначаться и физиотерапевтические процедуры. Показано употребление лечебной минеральной воды в теплом виде.
Показано употребление лечебной минеральной воды в теплом виде.
Лечение должен прописывать только врач, особенно если от симптомов ДЖВП страдает ребенок, поскольку неправильно подобранными лекарствами можно только навредить развивающемуся организму. Невылеченная дискинезия приводит к развитию желчнокаменной болезни, гепатита и других тяжелых заболеваний.
Для диагностики и лечения дискинезии желчевыводящих путей обращайтесь в медицинские центры «Президент-Мед» в Москве (у метро Коломенская и ВДНХ) и в Видном
Вам также может быть интересно:
Дисбактериоз кишечника
Дискинезия кишечника
Диспепсия
Автор: Лаврова Нина Авенировна
Заместитель генерального директора по медицинской части
Окончила Ярославский государственный медицинский институт по специальности «Лечебное дело»
Медицинский опыт работы — 25 лет
Записаться к врачу
ОТЗЫВЫ КЛИЕНТОВ
Жанна
Прошу выразить благодарность за диагностику и назначение эффективного лечения врачу Карпенко Дмитрию Геннадьевичу. Дмитрий Геннадьевич к каждому пациенту имеет индивидуальный подход , очень приветлив. Диагностику и лечение так же успешно прошел у него и мой муж . Всем рекомендую обращаться к Карпенко Дмитрию Геннадьевичу.[…]
Дмитрий Геннадьевич к каждому пациенту имеет индивидуальный подход , очень приветлив. Диагностику и лечение так же успешно прошел у него и мой муж . Всем рекомендую обращаться к Карпенко Дмитрию Геннадьевичу.[…]наталья
Долго собиралась с духом на проведение процедуры гастроскопии и, как оказалось, совершенно зря. При первом общении с доктором сразу попадаешь в атмосферу спокойствия и доброжелательности. это достаточно неприятное исследование Владимир Израилевич сделал очень нежно и безболезненно. Огромное ему спасибо. Руки у него просто золотые. Теперь на контрольную гастроскопию через 6…[…]Евгения
Хочу выразить благодарность Дмитрию Геннадьевичу за внимательную и профессиональную диагностику, очень действенное лечение, а также комплексный подход к выбору терапии. Ранее у гастроэнтеролога лечилась по ДМС в другой клинике, однако результат лечения был сомнительным. Буквально на второй день лечения (по назначенной доктором Карпенко схеме) симптомы ушли. Надеюсь, что к. ..[…]
..[…]Андрей Семенович
Спасибо большое Карпенко Дмитрию Геннадьевичу! Очень хороший доктор, чувствуется, что преподает в медицинской академии! Очень грамотный, все подробно объяснил. И лечение быстро помогло. А для того, чтобы меньше нервничать, направил меня к доктору неврологу Филатову Роману Евгеньевичу, теперь бессонница и тревога меня не беспокоят. Спасибо вашей клинике!.[…]Дискинезия желчевыводящих путей: симптомы и лечение
Что такое дискинезия желчевыводящих путей
Дискинезия желчевыводящих путей — это нарушение моторики желчевыводящих путей. Под моторикой понимается работа системы «клапанов» и «насосов», перекачивающих желчь из желчного пузыря в двенадцатиперстную кишку. Моторика складывается из:
- способности желчного пузыря полностью опорожняться, выбрасывая желчь в протоки;
- способности желчных протоков сокращаться, проталкивая желчь наружу;
- способности сфинктера Одди вовремя открываться и закрываться, регулируя выведение желчи в просвет кишки.

Желчная система должна вовремя и в достаточной степени опорожняться от желчи. Если этого не происходит, можно говорить о дискинезии желчевыводящих путей (ДЖВП).
Заболевание также известно как
Акалькулезная холецистопатия.
На английском заболевание называется:
Причины
ДЖВП — функциональное заболевание, т. е. болезнь, при которой никаких нарушений в структуре внутренних органов нет — нарушается их работа, их согласованное функционирование. Причины этого не всегда ясны.
Спазм гладкой гладкой мускулатуры желчевыводящих путей может вызываться психоэмоциональными (стресс, депрессия) или гормональными факторами.
Могут сказываться последствия перенесенной операции по удалению желчного пузыря.
Немаловажную роль в развитии дискинезии играют свойства самой желчи. Когда она перенасыщена холестерином и микрокристаллами, то при прохождении по протокам может постепенно травмировать их стенки, нарушать работу сфинктеров и провоцировать хроническое воспаление, поэтому высокую распространенность ДЖВП в современном мире отчасти можно объяснить эпидемией ожирения, которое вызывает изменение состава желчи.
Кто в группе риска
- Страдающие ожирением и ведущие малоподвижный образ жизни;
- избыточно употребляющие пищу, богатую углеводами и вредными жирами;
- те, кому ранее было проведено удаление желчного пузыря;
- испытывающие депрессии, неврозы, постоянный стресс.
Как часто встречается
Общемировая распространенность ДЖВП в развитых странах составляет 15-25 %. В России, по разным данным, — от 1 % до 15 %. Чаще диагностируется у женщин.
Симптомы
Боль в животе разной интенсивности: от дискомфорта до выраженной билиарной (связанной с желчной системой) боли, которая локализуется в средней или правой верхних частях живота. Боли могут иррадиировать в спину, под правую лопатку. Они не зависят от приема пищи, опорожнения кишечника, иногда сопровождаются тошнотой и рвотой, которая не приносит облегчения.
Боли могут возникать без видимых причин, иногда на фоне стрессов, в предменструальном периоде, после приема лекарственных средств, оказывающих выраженное влияние на моторику желчных путей (эстрогены, опиоиды, соматостатин).
Диагностика заболевания
Как и при многих других функциональных заболеваниях, при ДЖВП диагноз ставится методом исключения. Врач сначала должен проверить наличие всех тех заболеваний, которые вызывают схожие симптомы, но причины их возникновения — структурные изменения в органах (камни желчного пузыря, опухоли, деформации желчных протоков и т. д.). Когда становится ясно, что других поражений нет, а характерные симптомы есть, врач диагностирует ДЖВП.
- Биохимический анализ крови — определение уровня трансаминаз (АЛТ, АСТ), панкреатической амилазы и липазы, билирубина. Если расстройство функциональное, то уровни всех показателей или в норме, или несколько повышены после болевых приступов.
- УЗИ брюшной полости проводят для исключения желчекаменной болезни, новообразований печени, желчных путей, поджелудочной железы.
- ФГДС — для исключения язвенной болезни и других органических поражений двенадцатиперстной кишки.

- Ультразвуковая холецистография позволяет оценить сократимость желчного пузыря, понять, насколько эффективно он выталкивает желчь после стимуляции. Исследование не слишком информативно, но может выявить сильные отклонения.
Если есть подозрения на другие патологии и осложнения, то могут быть назначены более сложные методы диагностики: магнитно-резонансная холангиопанкреатография, эндоскопическое УЗИ панкреатобилиарной зоны, эндоскопическая ретроградная холангиопанкреатография и манометрия сфинктера Одди.
Лечение
Образ жизни и вспомогательные средства
Диета при ДЖВП очень важна. Рекомендуется частое и дробное питание, ограничивают животные жиры, жареную пищу, крепкие мясные и рыбные бульоны, консервы и копчености, пряности, приправы и специи, маринады, газированные напитки, пиво, кофе, цитрусовые, полезны кисломолочные продукты, каши, бананы, печеные яблоки, картофельное пюре, овощные супы, отварное мясо (нежирная говядина, куриная грудка), некоторые минеральные воды.
Пищу лучше варить, тушить, запекать, готовить на пару. В течение 1,5-2 часов после приема пищи следует избегать длительных наклонов и горизонтального положения. Вне периода обострения диету расширяют и при хорошей переносимости питание организуют по обычным принципам.
Учитывая влияние психоэмоционального состояния на моторику желчевыводящих путей, пациенту нужно нормализовать сон, режим дня, обеспечить себе полноценный отдых.
Лекарства
- Спазмолитики, например гиосцин бутилбромид, мебеверин, тримебутин и гимекромон. Последний выборочно действует на сфинктер Одди. Самый распространенный спазмолитик — дротаверин (но-шпа) тоже можно применять, но он не обладает высокой избирательностью действия на желчные пути.
- Урсодезоксихолевая кислота улучшает качество желчи и оказывает противовоспалительное действие на эпителий и мышечный слой желчных путей. Нельзя принимать при панкреатите.
- Прокинетики (итоприд, домперидон) используются для устранения дискомфорта: тошноты, вздутия, тяжести в животе.

- Нестероидные противовоспалительные средства допустимо применять разово, для купирования болевого синдрома.
- Если есть серьезные основания предполагать нейрогенную причину боли, то возможно применение антидепрессантов, в частности амитриптилина.
Хирургические операции
Это эндоскопическая папиллосфинктеротомия при дисфункции сфинктера Одди и холецистэктомия при дискинезии желчного пузыря. При ДЖВП проводятся редко, по очень убедительным медицинским причинам и при отсутствии эффекта от лекарств.
Возможные осложнения
Поскольку ДЖВП может быть связана с качеством желчи, возникает предрасположенность к желчекаменной болезни и билиарному панкреатиту.
Профилактика
- Здоровый образ жизни;
- поддержание оптимального веса;
- физическая активность.
Прогноз
Общий прогноз течения ДЖВП, как правило, благоприятный. Однако дисфункция сфинктера Одди может вызывать мучительные симптомы и способствовать снижению трудоспособности, быть причиной частого обращения за медицинской помощью.
Однако дисфункция сфинктера Одди может вызывать мучительные симптомы и способствовать снижению трудоспособности, быть причиной частого обращения за медицинской помощью.
Какие вопросы нужно задать врачу
- Можно ли расценивать мои симптомы как проявления дискинезии желчевыводящих путей?
- Какие исследования необходимо провести для исключения других причин боли?
- Какая тактика лечения оптимальна?
- Можно ли добиться исчезновения симптомов только с помощью диеты и изменения образа жизни?
- Важно ли проконсультироваться с психотерапевтом?
- Когда нужно задуматься об оперативном лечении?
- Каковы эффективность и риски хирургического лечения?
Список использованной литературы
- Гастроэнтерология: национальное руководство / под ред. В. Т. Ивашкина, Т. Л. Лапиной. — М.: ГЭОТАР-Медиа, 2008. С. 574-580.
- Полунина Т. Е. Дискинезия желчевыводящих путей. Римский консенсус IV. Терапия. 2017;6(16): 16-28.
- Ивашкин В.
 Т., Маев И. В., Шульпекова Ю. О., Баранская Е. К., Охлобыстин А. В., Трухманов А. С., Лапина Т. Л., Шептулин А. А. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению дискинезии желчевыводящих путей. Рос. журн. гастроэнтерол. гепатол. колопроктол. 2018; 28(3): 63-80.
Т., Маев И. В., Шульпекова Ю. О., Баранская Е. К., Охлобыстин А. В., Трухманов А. С., Лапина Т. Л., Шептулин А. А. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению дискинезии желчевыводящих путей. Рос. журн. гастроэнтерол. гепатол. колопроктол. 2018; 28(3): 63-80. - Functional gallbladder disorder in adults. Salam F Zakko, Wisam F Zakko.
Поражения желчного пузыря, желчевыводящих путей и поджелудочной железы
Анатомическая близость нахождения желчного пузыря, желчевыводящих путей и поджелудочной железы обуславливают, как правило, одновременное вовлечение этих органов в патологический процесс. Возрастание частоты встречаемости заболеваний этих органов связано с погрешностями в питании, особенно в увлечении людей фаст-фудом. Самыми распространенными патологическими процессами являются:
- Холецистит
- Дискинезия желчевыводящих путей
- Панкреатит.
Холециститом называется воспалительное поражение стенки желчного пузыря, которое может быть вызвано различными микроорганизмами или быть безмикробным.
Дискинезией желчевыводящих путей называется такое состояние, при котором нарушается нормальная моторика желчных путей, а также нормальная сократительная активность их сфинктеров. Важным условием в этом случае является отсутствие органической патологии.
Панкреатит – это воспалительное поражение поджелудочной железы, которое в случае отсутствия своевременного лечения способно привести к развитию серьезных осложнений.
Симптомы болезни
Симптомы поражения желчного пузыря, желчевыводящих путей, а также поджелудочной железы практически одинаковы. Они связаны с тем, что страдает пищеварительная функция. Поэтому основными клиническими проявлениями будут следующие:
- Боли в животе, которые при поражении желчного пузыря и желчных путей будут локализоваться в правом подреберье, а при поражении поджелудочной железы они локализуются в области эпигастрия, принимая опоясывающий характер
- Тошнота и рвота, которые связаны с нарушением процесса переваривания пищи
- Изжога
- Урчание в животе
- Вздутие живота (метеоризм)
- Нарушение стула – может быть как понос, так и запор.

Поражение поджелудочной железы и желчного пузыря может протекать как в острой, так и в хронической форме. В последнем случае периоды обострения сменяются периодами ремиссии, когда отсутствуют какие-либо клинические проявления.
Причины болезни
Основной причинный фактор развития вышеуказанных заболеваний заключается в несоблюдении диеты и различных погрешностях в пище. Это могут быть:
- Переедание
- Употребление продуктов, содержащих большое количество консервантов
- Частое употребление жирного и жареного, а также копченого
- Питание в сети фаст-фуд
- Голодание и т.д.
Диагностика
Большое значение в диагностике поражения желчного пузыря, желчевыводящих путей, а также поджелудочной железы отводится дополнительным методам исследования. Они позволяют установить диагноз, который был предварительно выставлен при оценке жалоб и данных объективного обследования.
Основными диагностическими методами в этом случае являются следующие:
- Ультразвуковое исследование органов брюшной полости
- Рентгенологическое исследование, которое позволяет выявить камни в желчном пузыре, образующиеся на фоне его хронического воспаления
- Биохимические анализы крови
- Исследование кала (копрограмма), что позволяет обнаружить различные непереваренные остатки пищи.

Биохимическое исследование крови занимает одно из центральных мест в диагностике вышеуказанных патологических процессов. Оно подразумевает проведение следующих тестов:
- Определение уровня билирубина
- Определение уровня АЛТ, АСТ
- Определение уровня трипсина, химотрипсина, липазы и амилазы
- Определение уровня сахара в крови и т.д.
Осложнения
Отсутствие своевременного лечения патологии желчного пузыря, желчевыводящих путей и поджелудочной железы способно привести к следующим осложнениям:
- Желчекаменной болезни и обструктивной желтухе
- Панкреонекрозу
- Сахарному диабету
- Кишечной колике и т.д.
Лечение болезни
Лечение вышеуказанных заболеваний может быть консервативным и оперативным. Операция показана в следующих случаях:
- Наличие больших камней в желчном пузыре
- Закупорками камнями желчевыводящих протоков
- Панкреонекроз.
Большое значение в стадии нестойкой ремиссии отводится физиотерапетивческому лечению, которое позволяет предупредить обострение заболевания. Хорошо себя зарекомендовали щелочные минеральные воды, санаторно-курортное лечение и некоторые другие разновидности.
Хорошо себя зарекомендовали щелочные минеральные воды, санаторно-курортное лечение и некоторые другие разновидности.
Дискинезия желчевыводящих путей, лечение ДЖВП — «Золотое свечение»
Дискинезия — нарушение двигательной способности в желчном пузыре и желчных протоках. В результате чрезмерного либо недостаточного сокращения желчного пузыря желчь поступает в двенадцатиперстную кишку неправильно. Нарушается процесс переваривания пищи.
Дискинезия желчевыводящих путей (ДЖВП) бывает первичная (возникающая при врожденной патологии желчного пузыря и желчных протоков) и вторичная (приобретенная в результате нерационального питания, психоэмоционального напряжения, перенесенного панкреатита, хронического холецистита, болезней органов эндокринной системы, пищевой аллергии, гельминтозов и проч.)
Симптомы дискинезии желчевыводящих путей (ДЖВП)
боль в правом подреберье
тошнота, рвота, вздутие живота
нарушения стула
горечь во рту, неприятный запах изо рта
общая слабость, раздражительность
Осложнения при ДЖВП
Заболевание возникает на психосоматической почве: стрессы, негативные эмоции влияют на двигательную активность желчного пузыря. Также частая причина заболевания, связанная либо не связанная с нервными расстройствами – неправильное питание.
Также частая причина заболевания, связанная либо не связанная с нервными расстройствами – неправильное питание.
!!! Дискинезию необходимо начинать лечить как можно раньше, чтобы не спровоцировать возможные осложнения: панкреатит, холецистит, желчекаменная болезнь, и целый ряд заболеваний.
Лечение дискинезии желчевыводящих путей
Необходимо нормализовать выработку желчи, а также работу пищеварительных органов и нервной системы. Лечение направлено на устранение симптомов и профилактику образования камней в желчном пузыре и желчных протоках:
Диетотерапия
Лекарственная терапия
!!! Врач порекомендует также устранение причины, вызвавшей дискинезию – лечение аллергии, гельминтозов, нормализации работы органов эндокринной и нервной систем и проч.
Медицинский центр «Золотое свечение» специализируется на лечении заболеваний желудочно-кишечного тракта. Врачи-гастроэнтерологи с большим опытом работы окажут вам квалифицированную помощь. От вас зависит, насколько она будет своевременной.
Врачи-гастроэнтерологи с большим опытом работы окажут вам квалифицированную помощь. От вас зависит, насколько она будет своевременной.
Вернуться к перечню услуг
Для записи на прием к врачу позвоните по телефону +7 (843) 202-10-20 или оформите заявку онлайн через форму ниже. Администратор свяжется с вами с 8.00 до 20.00 и предложит удобное для Вас время.
Заболевания желчных и печеночных протоков
Желчь, которая выработалась в печени, по печеночному протоку поступает в желчный пузырь и желчные протоки. Часть желчи по общему каналу сразу отправляется в 12-перстную кишку. Иногда в этой системе случаются сбои, что сразу можно определить по характерной боли в правом подреберье. Характер этой боли связан с типом заболевания. Например, при наличии крупных камней в выводных протоках человек испытывает колюще-режущие боли.
Заболевания желчных и печеночных протоков и их проявления
Причины болезней желчевыводящих протоков:
- паразиты;
- опухоли слизистой оболочки и подслизистого слоя;
- неоднородная консистенция желчи;
- повреждение протока кальцинатами.

Основная группа риска – женщины, потому что они чаще, чем мужчины, испытывают гормональные проблемы и страдают от лишнего веса.
Закупорка протоков
Чаще всего протоки закупориваются из-за желчнокаменной болезни. К непроходимости также может привести опухоль, воспаление стенок протоков, киста, глистная инвазия, бактериальная инфекция.
Сужение протоков (стриктуры)
Главная причина такой патологии – перенесенная операция по удалению желчного пузыря или опухоли, кисты в протоке. Долгое время после операции сохраняется воспаление, что и приводит к сужению. Пациент теряет аппетита, испытывает боль в правом боку, у него повышается температура тела.
Стяжки и рубцы
Стенки протока замещаются рубцовой тканью вследствие воспаления, вызванного склерозирующим холангитом. В результате нарушается отток желчи, она всасывается в кровь и застаивается в желчном пузыре. Симптомов никаких нет, но при этом по мере развития заболевания происходит гибель печеночных клеток.
Отечность
Стенки желчных протоков уплотняются вследствие катарального воспаления. При этом возникает переполненность кровеносных сосудов, отекает слизистая оболочка протока, на стенках скапливаются лейкоциты, эпителий отслаивается. Часто такое заболевание переходит в хроническую форму. При этом больно постоянно испытывает дискомфорт в правом боку, его мучает тошнота, случается рвота.
Желчнокаменная болезнь
Камни в билиарной системе образуются вследствие застоя желчи в желчном пузыре и нарушения холестеринового обмена. Для лечения назначаются лекарства, под действием которых камни выходят из желчного пузыря через протоки. Больной при этом чувствует колющую, режущую боль в правом боку. Большой камень может частично или полностью перекрыть проток. Это называется «спазм желчного пузыря». Его симптомы – боль, тошнота, рвота.
Опухоли и метастазы при раке
Опухоль Клацкина часто обнаруживают у пожилых пациентов с проблемами билиарной системы. В 50 % случаев злокачественная опухоль образуется в общем желчном протоке. Если ее не лечить, то появляются метастазы, поражающие регионарные лимфоузлы, поджелудочную железу, печень. Болезнь можно обнаружить на ранней стадии, если не игнорировать симптомы: боль в правом подреберье, которая отдает в шею и лопатку.
В 50 % случаев злокачественная опухоль образуется в общем желчном протоке. Если ее не лечить, то появляются метастазы, поражающие регионарные лимфоузлы, поджелудочную железу, печень. Болезнь можно обнаружить на ранней стадии, если не игнорировать симптомы: боль в правом подреберье, которая отдает в шею и лопатку.
Паразиты
В желчном пузыре и протоках могут появиться трематоды, лямблии, сосальщики. Они вызывают хроническое воспаление стенок желчного пузыря, нарушают сокращательную функцию протоков.
Дискинезия
При этом заболевании нарушается согласованность сокращения стенок желчного пузыря и его протоков. В результате желчь поступает в 12-перстную кишку в дефиците или избытке, что нарушает процесс пищеварения и усвоения питательных веществ.
Холангит
Воспаление желчных протоков возникает, когда они закупориваются либо инфицируется бактериями печеночный секрет. Воспаление бывает трех видов:
- острое, возникающее неожиданно, – у человека болит голова, желтеет кожа, появляется колющая боль в правом подреберье, которая отдает в плечо и шею;
- хроническое – слабый болевой синдром справа, повышение температуры тела, вздутие верхней части живота;
- склерозирующее – симптомов нет, а при отсутствии лечения развивается печеночная недостаточность, вылечить которую нельзя.

Расширение
Чаще всего возникает из-за усиленной сократимости стенок желчного пузыря. Есть и другие причины – закупорка общего протока опухолью или камнем, неправильная работа сфинктеров. В результате в желчевыводящей системе повышается давление, протоки расширяются.
Билиарная атрезия
Это закупорка или отсутствие желчевыводящих путей. Болезнь обнаруживают у новорожденных. У ребенка кожа становится желто-зеленой, темнеет моча, а кал приобретает бело-серый цвет. Если патологию не лечить, ребенок не проживет больше полутора лет.
Методы диагностики заболеваний желчевыводящих путей
- Биохимический, клинический, иммунологический анализы крови. Они показывают воспаление и характер работы поджелудочной железы и печени.
- Копрограмма – показывает, как в кишечнике перевариваются жиры, белки и углеводы.
- Исследование ректальной слизи на паразитов либо зондирование с забором материала для лабораторного исследования.

- УЗИ печени, поджелудочной железы (эндоскопическое) для выявления опухолей, кисты, оценки размеров и расположения органов.
Методики лечения
Терапия предполагается комплексная – диета и прием лекарств, а в сложных случаях показана операция.
Консервативная терапия
Пациентам назначают стол №5 по Певзнеру. Из рациона исключают жареное, жирное, алкоголь, газированные напитки и продукты, вызывающие газообразование. Главная цель этой диеты – снизить нагрузку на билиарную систему и предотвратить резкий отток желчи. Если выраженной боли нет, можно питаться как обычно, но без вредных продуктов. Питание должно быть разнообразным и полноценным. Есть надо 4-6 раз в день маленькими порциями. Диету нужно совмещать с приемом витаминов группы В, а также Е, К, А, С.
- Желчегонные препараты.
- Антибиотики широкого спектра.
- Спазмолитики.
- Отказ от курения и активный образ жизни.
Хирургическое лечение
Операция проводится тогда, когда есть какая-то преграда, которую нужно удалить. Это может быть киста, опухоль, рубец. При различных заболеваниях применяются разные методы:
Это может быть киста, опухоль, рубец. При различных заболеваниях применяются разные методы:
- Дренаж по Прадери – проводится при формировании искусственного соединения между тонким кишечником и желчным протоком, чтобы не было сужения прооперированной области. Также проводится после удаления желчного пузыря, чтобы поддерживать нормальное давление в общем желчном протоке.
- Стентирование – при сужении протока в него устанавливается расширяющий стент – тонкая трубка из металла или пластика. Стент восстанавливает проходимость.
- Эндоскопическая папиллосфинктеротомия – щадящая операция по удалению камней из протоков при помощи специального зонда.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Ведущие врачи
Сенько Владимир Владимирович
Руководитель Центра хирургии и Онкологии
Дунайский пр.
 , 47
, 47 Михайлов Алексей Геннадьевич
Хирург, онколог, маммолог, эндокринный хирург
пр. Ударников, 19, ул. Маршала Захарова, 20
Масленников Дмитрий Юрьевич
Хирург, проктолог, маммолог
ул. Маршала Захарова, 20
Хохлов Сергей Викторович
Хирург, онколог, колопроктолог
пр. Ударников, 19, Выборгское шоссе, 17-1
Карапетян Завен Суренович
Колопроктолог, хирург
ул. Маршала Захарова, 20
Крикунов Дмитрий Юрьевич
Хирург
Дунайский пр.
 , 47
, 47 Осокин Антон Владимирович
Врач-хирург/онколог (маммолог), врач-колопроктолог
Дунайский пр., 47
Хангиреев Александр Бахытович
Хирург, онколог, колопроктолог
пр. Ударников, 19
Шишкин Андрей Андреевич
Хирург, флеболог, проктолог. Кандидат медицинских наук
Дунайский пр., 47
Колосовский Ярослав Викторович
Хирург, маммолог, онколог
пр. Ударников, 19
Посмотреть всех
Винцковский Станислав Геннадьевич
Дунайский пр.
 , 47
, 47 Огородников Виталий Викторович
Выборгское шоссе, 17-1
Горбачев Виктор Николаевич
Дунайский пр., 47
Петрушина Марина Борисовна
пр. Ударников, 19
Арамян Давид Суренович
Дунайский пр., 47, ул. Маршала Захарова, 20
Устинов Павел Николаевич
Дунайский пр., 47
Ардашов Павел Сергеевич
пр.
 Ударников, 19
Ударников, 19 Волков Антон Максимович
пр. Ударников, 19
Гриневич Владимир Станиславович
Выборгское шоссе, 17-1
Измайлов Руслан Расимович
ул. Маршала Захарова, 20
Петрова Виталина Васильевна
Выборгское шоссе, 17-1
Салимов Вахоб Валиевич
Дунайский пр., 47
Синягина (Назарова) Мария Андреевна
ул.
 Маршала Захарова, 20
Маршала Захарова, 20 Слабкова Елена Николаевна
Выборгское шоссе, 17-1
Скрыть
Адреса
Желчный пузырь, симптомы заболеваний — Клиника Здоровье 365 г. Екатеринбург
Холецистит. Симптомы
Холецистит, лечение, профилактика
Диагностика холецистита
Холецистит, вопросы врачу
Причины возникновения холецистита
Осложнения холецистита
Операция по удалению желчного пузыря (холецистэктомия)
Холецистит, дискинезии желчевыводящих путей, желчнокаменная болезнь — заболевания желчного пузыря, симптомы которых во многом схожи.
Часто бывает, что при хроническом заболевании желчного пузыря и желчевыводящих путей симптомы неспецифичны. Пациентов может беспокоить общее недомогание, субфебрилитет (температура 37.0 — 37.5), диспепсия (отрыжка, тошнота и т.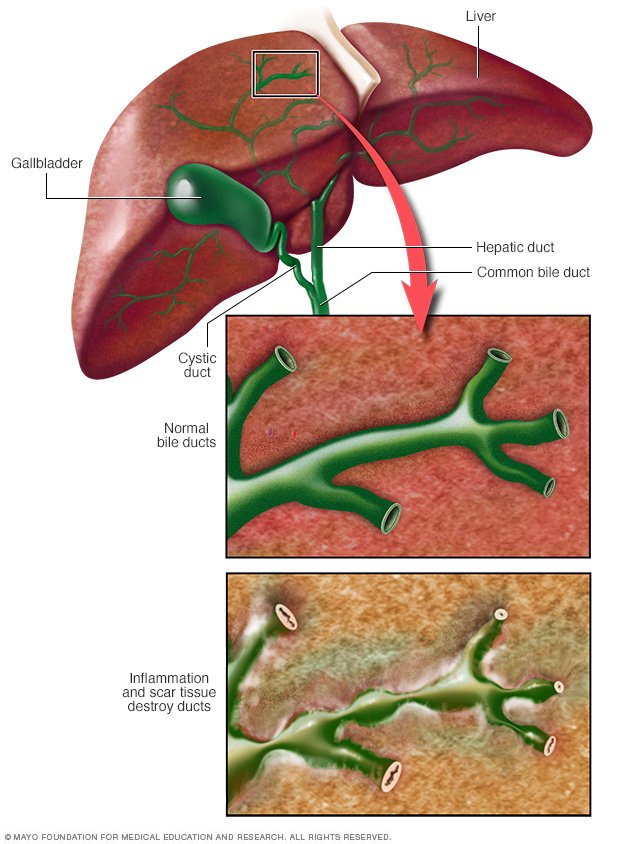 д.), боли или дискомфорт в области грудной клетки.
д.), боли или дискомфорт в области грудной клетки.
Такие пациенты могут длительное время, порой безуспешно посещать различных специалистов, которые иногда выставляют диагнозы тиреотоксикоз, язвенную болезнь, гастрит, дистонию и т.д., тогда как причина всех этих симптомов заключена в латентно протекающих заболеваниях желчного пузыря и желчевыводящих путей.
При хроническом холецистите (воспалительном заболевании желчного пузыря), симптомами, наиболее часто встречающимися являются:
- болевые ощущения в правом подреберье;
- горечь во рту;
- тошнота, иногда рвота;
- плохой аппетит.
Приступ хронического холецистита сопровождается резкой болью в правом подреберье или в подложечной области. При этом боль часто иррадиирует вверх, вправо и кзади (в область правой лопатки, правого плеча, правой половины шеи), иногда боль разливается по всему животу, усиливается в положении на левом боку или при глубоком вдохе.
Обострение может сопровождаться тошнотой и повторной рвотой с желчью. Может отмечаться бледность и желтушность кожных покровов. Язык, как правило, обложен желто-бурым налетом. При пальпации (надавливании) брюшной стенки в верхней части справа выражена болезненность, иногда симптом мышечной защиты.
При дискинезиях желчевыводящих путей обострение чаще всего обусловлено психоэмоциональным стрессом или нейроэндокринными нарушениями.
При гипомоторном типе дискенезии, основным симптомом является боль, которая может быть, как тупая, так и резкая, в виде колик. У большинства больных обычно выражены общеневротические симптомы.
При гипотоническом типе дискинезии, болевой синдром проявляется обычно тупыми болями (дискомфортом) в правом подреберье. Как правило, боль сопровождаются тошнотой, нарушением аппетита, неприятным привкусом во рту.
При желчнокаменной болезни, приступ чаще всего возникает после физических перегрузок, езды на велосипеде и т.п. Приступ боли может внезапно начаться и так же внезапно прекратиться, так, что больной уже на следующий день чувствует себя вполне удовлетворительно. Желтуха, развивающаяся после приступа, является симптомом желчнокаменной болезни, но может встречаться и при гипермоторном типе дискинезии.
Желтуха, развивающаяся после приступа, является симптомом желчнокаменной болезни, но может встречаться и при гипермоторном типе дискинезии.
У больных с хроническими заболеваниями желчного пузыря и желчевыводящих путей в процесс может вовлекаться желудок, поджелудочная железа, и др., что сопровождается такими симптомами, как горький вкус во рту, отрыжка, изжога, тошнота, нарушения стула (поносы, запоры)
Симптомы и лечение заболеваний желчевыводящих путей
Болезни желчевыводящих путей относятся к заболеваниям, поражающим желчные протоки, желчный пузырь и другие структуры, участвующие в производстве и транспортировке желчи.
Желчь — это жидкость, вырабатываемая печенью, которая помогает пищеварению. Желчь выводится из печени через желчные протоки в первую часть тонкой кишки или двенадцатиперстной кишки и, в конечном итоге, обратно в желчные протоки и печень. Если какой-либо проток в этой сложной системе заболеет или заблокируется, это может привести к ряду серьезных заболеваний.
Факторы риска
Наследственность, возраст, ожирение, диета с высоким содержанием жиров, определенные желудочно-кишечные заболевания и некоторые лекарства, отпускаемые по рецепту, могут увеличить риск развития заболеваний желчевыводящих путей.
Симптомы возможных заболеваний желчевыводящих путей
Хотя симптомы могут различаться при заболеваниях желчных протоков, общие для многих заболеваний симптомы включают:
- Желтуха (пожелтение кожи и белков глаз)
- Боль в животе, особенно в правой верхней части живота под грудной клеткой
- Тошнота или рвота
- Потеря аппетита, которая может привести к потере веса
- Усталость
- Лихорадка или озноб
- Зуд
- Светло-коричневая моча
- Табуреты жирные или глиняные
Обнаружение и диагностика
Выполняемые тесты различаются в зависимости от подозреваемого заболевания желчных протоков.Однако тесты, обычно выполняемые для диагностики многих заболеваний желчных протоков, могут включать:
- Анализы крови
- Функциональные пробы печени
- УЗИ
- Эндоскопическое УЗИ
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
- Биопсия печени
Лечение
- Лекарства / антибиотики: Пациентов лечат лекарствами, которые увеличивают отток желчи из печени, а для лечения инфекции используются антибиотики.

- Гепатопортоэнтеростомия: Операция по оттоку желчи из печени при закупорке желчных протоков.
- Эндоскопическая ретроградная холангиопанкреатография (ERCP): Эта процедура может помочь выявить и удалить желчные камни из желчного протока.
- Холецистэктомия: Центр лечения расстройств пищеварения GW предлагает лапароскопическую холецистэктомию с одним разрезом (удаление желчного пузыря). Во время этой процедуры хирурги работают через единственный порт, расположенный в разрезе в пупке пациента, который имеет три отдельных отверстия.Гибкий порт позволяет хирургам работать с тремя лапароскопическими инструментами одновременно. Эта операция может привести к образованию невидимого или едва заметного шрама по сравнению с традиционными лапароскопическими операциями, при которых может остаться от трех до четырех небольших, но видимых шрамов. Кроме того, у некоторых пациентов, перенесших лапароскопическую операцию с одним разрезом, более короткое пребывание в больнице и значительно меньше обезболивающих.

Профилактика
Расстройства желчевыводящих путей, вызванные желчными камнями, можно предотвратить, удалив желчный пузырь хирургическим путем.Образование камней в желчном пузыре также можно предотвратить, придерживаясь хорошо сбалансированной диеты, поддерживая здоровый вес и регулярно занимаясь физическими упражнениями.
Заболевания желчного пузыря и желчных путей
Болезни желчного пузыря
Здесь рассматриваются болезни желчного пузыря, включая камни в желчном пузыре, опухоли и острый бескаменный холецистит.
Желчные камни и холецистит
Определение и этиология
Камни желчного пузыря — чрезвычайно распространенное заболевание, которое обычно протекает бессимптомно.Некоторые пациенты испытывают желчную колику, периодическую и часто сильную боль в эпигастрии или правом подреберье, а иногда и между лопатками из-за временной обструкции пузырного протока желчными камнями. Если непроходимость пузырного протока сохраняется, желчный пузырь воспаляется, и у пациента развивается холецистит, острое воспаление и инфекция желчного пузыря.
Если непроходимость пузырного протока сохраняется, желчный пузырь воспаляется, и у пациента развивается холецистит, острое воспаление и инфекция желчного пузыря.
Распространенность и факторы риска
Считается, что их 20.5 миллионов случаев заболевания желчного пузыря в США, 14,2 миллиона из которых — у женщин. 1 Ежегодно в США выполняется более 600 000 холецистэктомий, большинство из которых проводится по поводу симптоматической желчнокаменной болезни. Эпидемиологические исследования показали различия в распространенности камней в желчном пузыре у разных этнических групп населения, особенно у коренных американцев. Помимо этнического происхождения, к другим факторам риска развития камней в желчном пузыре относятся диабет, быстрая потеря веса, патологическое ожирение, цирроз и состояния, связанные с нечастым опорожнением желчного пузыря, такие как полное парентеральное питание.
Патофизиология и естествознание
Большинство желчных камней состоит в основном из холестерина, с меньшим количеством слизи, билирубината кальция и белка. Пигментные камни, возникающие в результате гемолиза, встречаются реже и состоят в основном из билирубината кальция. Симптомы возникают при желчном пузыре, когда желчный пузырь сокращается, часто после еды, что приводит к закупорке пузырного протока камнем, который вызывает симптомы, обычно боль.
Пигментные камни, возникающие в результате гемолиза, встречаются реже и состоят в основном из билирубината кальция. Симптомы возникают при желчном пузыре, когда желчный пузырь сокращается, часто после еды, что приводит к закупорке пузырного протока камнем, который вызывает симптомы, обычно боль.
Признаки и симптомы
Подавляющее большинство пациентов с камнями в желчном пузыре протекает бессимптомно. Симптоматические камни в желчном пузыре обычно проявляются болью в правом верхнем квадранте живота, часто сопровождающейся тошнотой и рвотой. Боль часто бывает сильной, может стихать в течение нескольких часов (желчная колика) или может прогрессировать до холецистита с постоянной болью и лихорадкой. При осмотре болезненность при пальпации в правом подреберье (признак Мерфи).
Диагностика
Выборным методом визуализации является ультразвуковое исследование правого верхнего квадранта, которое при холецистите обычно показывает наличие камней в желчном пузыре, утолщенной стенки желчного пузыря и перихолекистозной жидкости. У пациентов с симптоматическими камнями в желчном пузыре и отрицательными результатами ультразвукового исследования может оказаться полезным эндоскопическое ультразвуковое исследование. 2 Чтобы подтвердить подозрение на холецистит, может быть полезно сканирование с использованием гидроксиминодиуксусной кислоты (HIDA).Радионуклидный материал концентрируется в печени и выводится с желчью, но не заполняет желчный пузырь из-за непроходимости пузырного протока.
У пациентов с симптоматическими камнями в желчном пузыре и отрицательными результатами ультразвукового исследования может оказаться полезным эндоскопическое ультразвуковое исследование. 2 Чтобы подтвердить подозрение на холецистит, может быть полезно сканирование с использованием гидроксиминодиуксусной кислоты (HIDA).Радионуклидный материал концентрируется в печени и выводится с желчью, но не заполняет желчный пузырь из-за непроходимости пузырного протока.
Вернуться к началу
Резюме: Острый холецистит
- Боль в правом верхнем квадранте живота, тошнота и рвота
- УЗИ обнаруживает
- Утолщенная стенка желчного пузыря
- Перихолекистоз
- HIDA-сканирование выявляет невизуальный желчный пузырь
Лечение
Основным методом лечения симптоматической желчнокаменной болезни является холецистэктомия. Профилактическая холецистэктомия при бесшумных камнях в желчном пузыре не требуется. 3 Большинство холецистэктомий в США выполняется лапароскопически. Пациенту с разрешенным острым эпизодом следует обратиться к хирургу в течение нескольких недель, и следует рассмотреть возможность плановой холецистэктомии. Пациентам, у которых наблюдается постоянная болезненность в правом подреберье и у которых развивается лихорадка или повышенное количество лейкоцитов, следует срочно обследовать.
Профилактическая холецистэктомия при бесшумных камнях в желчном пузыре не требуется. 3 Большинство холецистэктомий в США выполняется лапароскопически. Пациенту с разрешенным острым эпизодом следует обратиться к хирургу в течение нескольких недель, и следует рассмотреть возможность плановой холецистэктомии. Пациентам, у которых наблюдается постоянная болезненность в правом подреберье и у которых развивается лихорадка или повышенное количество лейкоцитов, следует срочно обследовать.
Камни общих желчных протоков могут сопровождать острый холецистит до 10% случаев.Эти камни можно удалить эндоскопически до или после холецистэктомии или хирургическим путем во время лапароскопической или открытой холецистэктомии.
Большинство пациентов из группы высокого риска, перенесших плановую лапароскопическую холецистэктомию, отправляются домой в течение 24 часов. Пациентам, перенесшим открытую холецистэктомию, может потребоваться госпитализация на несколько дней.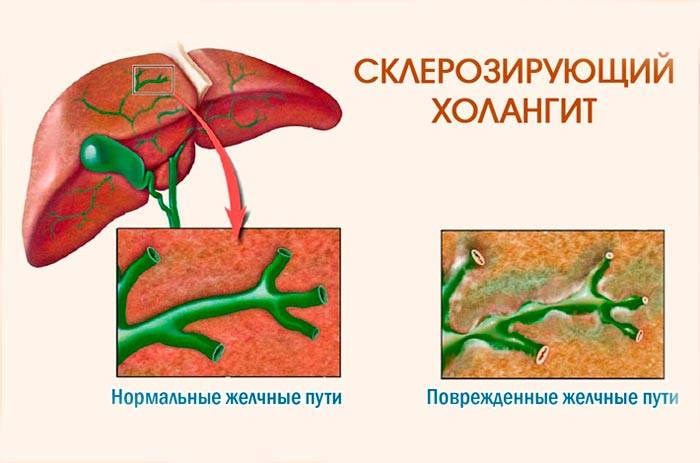 Подсчитано, что 95% пациентов испытывают облегчение боли после холецистэктомии. У остальных пациентов, вероятно, до операции были симптомы, не связанные с заболеванием желчного пузыря.
Подсчитано, что 95% пациентов испытывают облегчение боли после холецистэктомии. У остальных пациентов, вероятно, до операции были симптомы, не связанные с заболеванием желчного пузыря.
Практические рекомендации по лечению камней в желчном пузыре и заболеваниях желчного пузыря доступны в Обществе хирургии пищеварительного тракта (SSAT). В этом руководстве (доступно на http://www.ssat.com/cgi-bin/guidelines.cgi) рассматриваются симптомы и диагноз желчнокаменной болезни, а также даются рекомендации по лечению, касающиеся консультации с хирургом и показаний к операции. Они рассматривают риски холецистэктомии, как лапароскопической, так и открытой, и ожидаемые результаты.Также есть рекомендации по лечению камней общего протока.
Опухоли желчного пузыря
Доброкачественные и злокачественные опухоли могут возникать в желчном пузыре. Доброкачественные опухоли состоят из папиллом, аденомиом или холестериновых полипов. Злокачественные опухоли желчного пузыря встречаются редко. Наиболее распространенной злокачественной опухолью желчного пузыря является аденокарцинома, хотя сообщалось о плоскоклеточном раке, цистаденокарциноме и аденоакантоме.Аденокарцинома желчного пузыря связана с хроническим холециститом; Воздействие резины или нефтепродуктов также было предложено в качестве причины. Чаще встречается у женщин и лиц старше 50 лет.
Злокачественные опухоли желчного пузыря встречаются редко. Наиболее распространенной злокачественной опухолью желчного пузыря является аденокарцинома, хотя сообщалось о плоскоклеточном раке, цистаденокарциноме и аденоакантоме.Аденокарцинома желчного пузыря связана с хроническим холециститом; Воздействие резины или нефтепродуктов также было предложено в качестве причины. Чаще встречается у женщин и лиц старше 50 лет.
Пациенты с небольшими опухолями желчного пузыря могут иметь симптомы, указывающие на холецистит (например, боль в животе, лихорадка), тогда как более крупные опухоли могут проявляться поздно с желтухой и новообразованием в брюшной полости. Компьютерная томография (КТ) или ультразвуковое сканирование выявят образование желчного пузыря и, в случае больших опухолей, образование в печени и признаки обструкции желчных путей.Пациенты с случайным обнаружением рака желчного пузыря во время холецистэктомии имеют хороший прогноз. В противном случае 5-летняя выживаемость пациентов с раком желчного пузыря составляет всего около 5%.
Особо следует отметить обнаружение на УЗИ полиповидных поражений желчного пузыря, полипов желчного пузыря. Гистологически можно выделить четыре типа полиповидных поражений, включая полипы холестерина, аденомы, аденомиоматозную гиперплазию и злокачественные полипы.Хотя размер полипа (более 10 мм) и возраст пациента (старше 60 лет) в большей степени указывают на злокачественность, ни один рентгенологический тест не может отличить доброкачественный полип от злокачественного при отсутствии метастатического или инвазивного рака. 4 Хотя нет четких рекомендаций, холецистэктомия у пациентов с полипами более 10 мм кажется оправданной. 4,5 Было предложено регулярное последующее ультразвуковое обследование пациентов с полипами размером менее 10 мм, но проспективные исследования, подтверждающие пользу такой программы наблюдения, не проводились. 4
Острый бескаменный холецистит
Острый бескаменный холецистит — острое воспалительное заболевание желчного пузыря, не связанное с желчными камнями. Около 10% из 500 000 холецистэктомий, выполняемых ежегодно в Соединенных Штатах, приходится на бескаменный холецистит. Считается, что патогенез представляет собой ишемическое повреждение стенки желчного пузыря, усугубленное химическим повреждением, вызванным желчными кислотами. Это часто наблюдается у пациентов, госпитализированных с травмой или ожогами с наложенным сепсисом и находящихся на ИВЛ.Это также связано с пациентами с сосудистыми заболеваниями и иммунодефицитом.
Около 10% из 500 000 холецистэктомий, выполняемых ежегодно в Соединенных Штатах, приходится на бескаменный холецистит. Считается, что патогенез представляет собой ишемическое повреждение стенки желчного пузыря, усугубленное химическим повреждением, вызванным желчными кислотами. Это часто наблюдается у пациентов, госпитализированных с травмой или ожогами с наложенным сепсисом и находящихся на ИВЛ.Это также связано с пациентами с сосудистыми заболеваниями и иммунодефицитом.
Клинические проявления могут быть похожи на те, что наблюдаются при калькулезном холецистите (боль в правом верхнем квадранте, лихорадка и положительный симптом Мерфи [боль при вдохе, связанная с пальпацией правого верхнего квадранта]), но обычно менее выражены у пациентов, находящихся на ИВЛ в интенсивной терапии. отделение, в котором отсутствуют обычные клинические подсказки. Когда рассматривается бескаменный холецистит, УЗИ является предпочтительным диагностическим тестом и показывает утолщенную стенку желчного пузыря, перихолецистическую жидкость и сонографический признак Мерфи. Холецистэктомия, открытая или лапароскопическая, является окончательной терапией. У пациентов с чрезмерно высоким хирургическим риском использование чрескожной холецистостомии под контролем УЗИ обеспечивает дренирование желчного пузыря без хирургического вмешательства. Другой нехирургический подход — транспапиллярный эндоскопический дренаж желчного пузыря. 6 Исход пациентов с бескаменным холециститом в значительной степени зависит от основного заболевания, но смертность может достигать 30%, если перфорация желчного пузыря возникает как осложнение. 7
Холецистэктомия, открытая или лапароскопическая, является окончательной терапией. У пациентов с чрезмерно высоким хирургическим риском использование чрескожной холецистостомии под контролем УЗИ обеспечивает дренирование желчного пузыря без хирургического вмешательства. Другой нехирургический подход — транспапиллярный эндоскопический дренаж желчного пузыря. 6 Исход пациентов с бескаменным холециститом в значительной степени зависит от основного заболевания, но смертность может достигать 30%, если перфорация желчного пузыря возникает как осложнение. 7
В начало
Болезни желчевыводящих путей
Холедохолитиаз
Определение и причины
Одной из наиболее частых причин обструкции внепеченочных желчных путей является холедохолитиаз, при котором один или несколько камней в общем желчном протоке или общем печеночном протоке вызывают непроходимость желчевыводящих путей.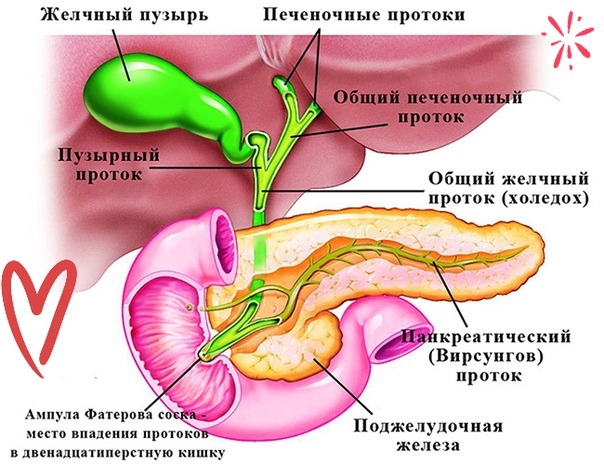
Распространенность и факторы риска
До 10% пациентов с камнями в желчном пузыре имеют камни в общем желчном протоке.Камни в общих желчных протоках были обнаружены через несколько дней до нескольких лет после операции у 5% пациентов, перенесших холецистэктомию. 8 Считается, что камни представляют собой оставшиеся камни или камни, которые образовались de novo после операции.
Патофизиология и естествознание
Камни в желчном протоке могут вызвать обструкцию желчевыводящих путей и холестаз. Это может привести к инфицированию желчных протоков (бактериальный холангит), что требует неотложной медицинской помощи.Длительное присутствие камней в желчном протоке может привести к вторичному билиарному циррозу. Холедохолитиаз также может привести к желчнокаменному панкреатиту.
Признаки и симптомы
Большинство пациентов с холедохолитиазом сообщают о боли в верхней части живота, хотя у некоторых пациентов симптомы могут оставаться бессимптомными. Поскольку полная закупорка желчного протока камнем может быть периодической, пациенты могут сообщать об эпизодической желтухе.
Поскольку полная закупорка желчного протока камнем может быть периодической, пациенты могут сообщать об эпизодической желтухе.
Начальное проявление холедохолитиаза также может быть связано с эпизодом холангита.Желчнокаменный панкреатит проявляется типичными признаками панкреатита, включая боль в эпигастрии, тошноту и рвоту.
Диагностика
При обследовании пациентов с подозрением на холедохолитиаз можно использовать несколько диагностических инструментов. Ультразвук является предпочтительным начальным скрининговым тестом, потому что он обычно дешевле, чем КТ или магнитно-резонансная томография (МРТ), не использует ионизирующее излучение и очень точно определяет камни желчного пузыря и расширение желчных протоков. 9 МР-холангиография получила признание в качестве инструмента диагностики холедохолитиаза. Его точность в обнаружении камней желчных протоков приближается к точности эндоскопической ретроградной холангиографии. 10 КТ брюшной полости также может быть полезным при обследовании пациентов с механической желтухой. Он так же точен, как ультразвук в обнаружении камней в общем протоке, и может помочь локализовать уровень обструкции желчного дерева.
10 КТ брюшной полости также может быть полезным при обследовании пациентов с механической желтухой. Он так же точен, как ультразвук в обнаружении камней в общем протоке, и может помочь локализовать уровень обструкции желчного дерева.
Если при визуализирующем исследовании обнаруживается расширение желчных протоков или наличие камня в общем протоке, или если клинически имеется серьезное подозрение на обструкцию желчных протоков, несмотря на отрицательные результаты визуализации, рекомендуется эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).ERCP предоставляет средства визуализации желчного дерева и возможность лечения. Чрескожная чреспеченочная холангиография может быть полезной альтернативой, когда ЭРХПГ не приносит успеха, хотя иногда она не эффективна при отсутствии расширенных желчных протоков. Практические рекомендации Общества хирургии пищеварительного тракта по лечению желчных камней и заболеваний желчного пузыря можно найти в Интернете (www.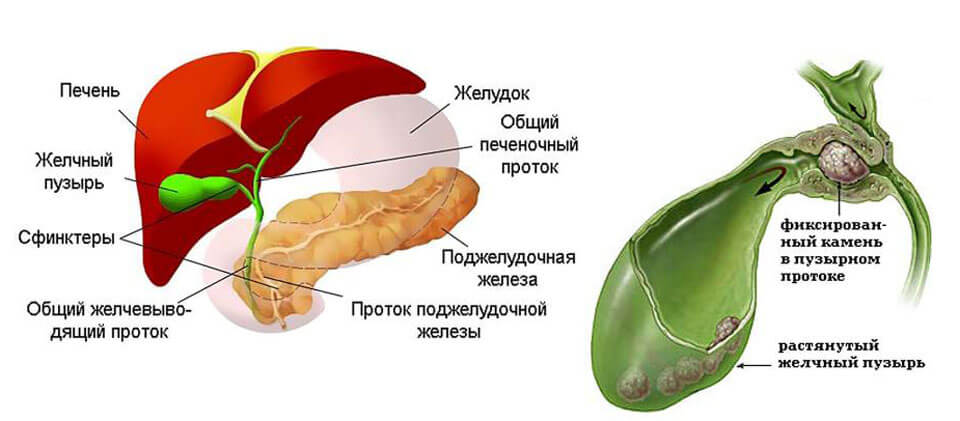 ssat.com/cgi-bin/chole7.cgi).
ssat.com/cgi-bin/chole7.cgi).
Лечение
Целью лечения холедохолитиаза является удаление камней из желчного дерева и экстренная декомпрессия желчного дерева при бактериальном холангите.Удаление камня может быть выполнено с помощью ERCP, часто предшествующей эндоскопической сфинктеротомии. При бактериальном холангите, когда камень не может быть удален по техническим причинам, например, из-за его большого размера, эндоскопически установленный билиарный стент может быть полезен для декомпрессии билиарного дерева. Альтернативой ERCP для лечения холедохолитиаза является чрескожная чреспеченочная холангиография (ПТГХ). ПТГК можно использовать для экстренного дренирования желчевыводящих путей при холангите.Проведение проволоки в двенадцатиперстную кишку посредством чрескожного доступа также может помочь эндоскописту при выполнении ЭРХПГ с извлечением камня, если ранее ЭРХПГ не удалась из-за технических факторов.
Холангиокарцинома
Определение
Холангиокарцинома — это аденокарцинома внутрипеченочного или внепеченочного желчного протока.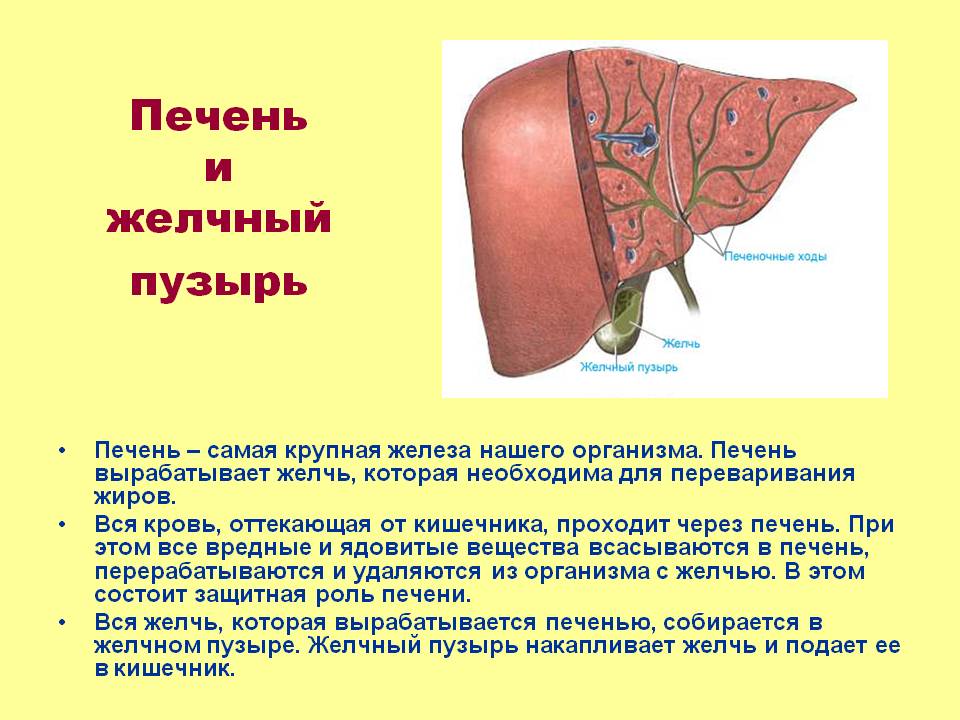
Распространенность и факторы риска
В Соединенных Штатах ежегодно регистрируется от 2000 до 3000 новых случаев холангиокарциномы, что составляет от 10% до 15% всех первичных злокачественных новообразований печени и желчевыводящих путей. 11 Наиболее часто встречается у мужчин среднего возраста. Первичный склерозирующий холангит (ПСХ) является основным фактором риска развития холангиокарциномы. В крупном шведском исследовании у 8% пациентов с ПСХ развилась холангиокарцинома в течение среднего периода наблюдения 5 лет. 12 Однако это исследование могло недооценить фактическую заболеваемость холангиокарциномой, ассоциированной с ПСХ. К другим заболеваниям, связанным с развитием холангиокарциномы, относятся кисты холедоха и инфицирование печеночными двуустками, в том числе Opisthorchis (ранее Clonorchis ) sinensis , O.felineus и O. viverrini .
Патофизиология и естествознание
Холангиокарцинома — злокачественная трансформация желчных протоков, включая протоки внутрипеченочного, перихилярного или внепеченочного билиарного дерева. Обычно используемая система классификации холангиокарциномы основана на анатомическом расположении опухоли. 13 Естественное течение — это прогрессирование с плохой 5-летней выживаемостью, ниже 5%.Тканевый диагноз часто бывает трудно получить, и при отсутствии явно метастатического заболевания или обширного местного распространения хирургическое исследование — единственный способ определить резектабельность.
Обычно используемая система классификации холангиокарциномы основана на анатомическом расположении опухоли. 13 Естественное течение — это прогрессирование с плохой 5-летней выживаемостью, ниже 5%.Тканевый диагноз часто бывает трудно получить, и при отсутствии явно метастатического заболевания или обширного местного распространения хирургическое исследование — единственный способ определить резектабельность.
Признаки и симптомы
Пациенты обычно обращаются с желтухой, зудом и более общими симптомами, такими как потеря веса, анорексия и утомляемость. Холангиокарциному следует всегда подозревать у ранее стабильного пациента с ПСХ, у которого наблюдается быстрое клиническое снижение.
Диагностика
Первоначальное диагностическое тестирование холангиокарциномы аналогично тестированию, используемому для других причин холестаза. Лабораторные исследования обычно показывают повышенный уровень щелочной фосфатазы печеночного происхождения с повышением уровня билирубина или без него.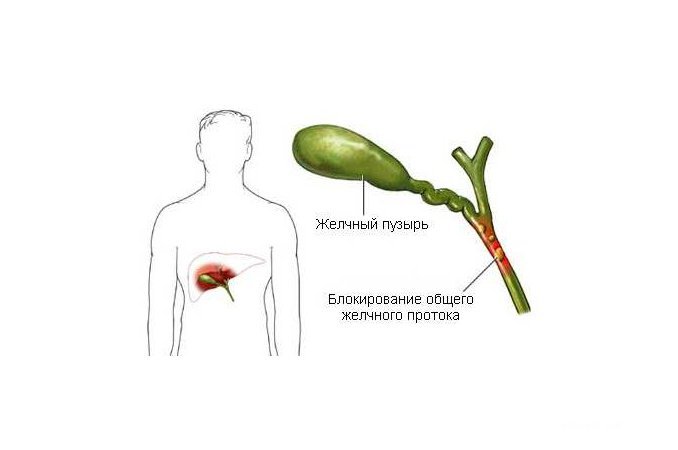 Ультразвуковое исследование, МРТ или компьютерная томография могут выявить области локального расширения желчных протоков. МРТ является оптимальным методом визуализации при подозрении на холангиокарциному. 14 Прямая холангиография с ERCP или PTHC холангиография с кистевой цитологией желчного дерева может быть полезна для диагностики, хотя чувствительность для обнаружения злокачественных новообразований с помощью кистевой цитологии составляет менее 75%. 15
Ультразвуковое исследование, МРТ или компьютерная томография могут выявить области локального расширения желчных протоков. МРТ является оптимальным методом визуализации при подозрении на холангиокарциному. 14 Прямая холангиография с ERCP или PTHC холангиография с кистевой цитологией желчного дерева может быть полезна для диагностики, хотя чувствительность для обнаружения злокачественных новообразований с помощью кистевой цитологии составляет менее 75%. 15
Было показано, что анализ крови на раковые антигены, особенно CA19-9, полезен для выявления холангиокарциномы, так как имеет индекс с использованием CA19-9 и карциноэмбрионального антигена (CEA). 16-18 Ни один из методов не является высокочувствительным или специфичным, но может помочь подтвердить подозрение на холангиокарциному.
Лечение
Хирургическая резекция холангиокарциномы обеспечила 5-летнюю выживаемость от 16% до 44%. 19,20 Трансплантация печени при холангиокарциноме не предлагается в большинстве трансплантологических центров из-за высокой частоты рецидивов после трансплантации. В некоторых центрах был достигнут более благоприятный исход при лучевой и химиотерапии с последующей трансплантацией печени пациентам с ранней стадией заболевания. 21,22 Паллиативная терапия включает чрескожное или эндоскопическое стентирование желчных протоков. Фотодинамическая терапия также использовалась с некоторым успехом. 23
19,20 Трансплантация печени при холангиокарциноме не предлагается в большинстве трансплантологических центров из-за высокой частоты рецидивов после трансплантации. В некоторых центрах был достигнут более благоприятный исход при лучевой и химиотерапии с последующей трансплантацией печени пациентам с ранней стадией заболевания. 21,22 Паллиативная терапия включает чрескожное или эндоскопическое стентирование желчных протоков. Фотодинамическая терапия также использовалась с некоторым успехом. 23
Прочие состояния, вызывающие обструкцию желчных путей
Доброкачественные опухоли
Хотя большинство опухолей желчных протоков являются злокачественными, некоторые доброкачественные поражения желчных путей приводят к обструкции желчных протоков и холестазу.К ним относятся папилломы, аденомы и цистаденомы. 24
Ампуллярные опухоли
Опухоли ампулы Фатера могут быть доброкачественными (аденомы) или злокачественными (ампулярная карцинома). Любой из них может привести к обструкции желчных путей и может быть перепутан с холангиокарциномой и аденокарциномой поджелудочной железы. На момент обращения пациенты часто страдают желтухой и могут пальпироваться желчный пузырь из-за непроходимости желчных протоков дистальнее пузырного протока.Лабораторные исследования обычно показывают повышение уровня щелочной фосфатазы и билирубина.
Любой из них может привести к обструкции желчных путей и может быть перепутан с холангиокарциномой и аденокарциномой поджелудочной железы. На момент обращения пациенты часто страдают желтухой и могут пальпироваться желчный пузырь из-за непроходимости желчных протоков дистальнее пузырного протока.Лабораторные исследования обычно показывают повышение уровня щелочной фосфатазы и билирубина.
Визуализирующие исследования желчевыводящих путей часто выявляют дилатацию, предполагающую обструкцию дистальных отделов желчных протоков. Дальнейшее обследование с помощью дуоденоскопа с боковым обзором покажет наличие ампулярной опухоли. Ампулярные аденомы, часто наблюдаемые при семейном аденоматозном полипозе, можно лечить хирургическим иссечением ампулы. 25,26 Процедура Уиппла является предпочтительным методом лечения пациентов с резектабельной ампулярной карциномой.
Пятилетняя выживаемость достигает 60% у пациентов с хирургическими краями без опухолей. 27 Пациентам, не являющимся кандидатами на хирургическое вмешательство, ЭРХПГ со сфинктеротомией может обеспечить паллиативное облегчение при лечении медленнорастущих опухолей.
27 Пациентам, не являющимся кандидатами на хирургическое вмешательство, ЭРХПГ со сфинктеротомией может обеспечить паллиативное облегчение при лечении медленнорастущих опухолей.
Заболевания поджелудочной железы
Карцинома головки поджелудочной железы может проявляться безболезненной желтухой, вызванной закупоркой желчного протока, проходящего через головку поджелудочной железы.Потеря веса, усталость и другие конституциональные симптомы часто сопровождают холестаз. КТ или УЗИ обычно выявляют расширение желчных протоков до уровня головки поджелудочной железы и образования поджелудочной железы.
Холестаз также может быть результатом доброкачественных заболеваний поджелудочной железы, таких как хронический панкреатит, приводящий к фиброзу поджелудочной железы, ведущему к сужению общего протока и холестазу, или псевдокисте поджелудочной железы, вызывающей сжатие билиарного дерева.
Синдром Мириззи
Синдром Мириззи вызывается поражением камня пузырного протока, что приводит к вздутию желчного пузыря и последующему сжатию внепеченочного желчного дерева. Иногда желчный камень разрушается в общий печеночный проток, образуя холецистохоледохальный свищ. Первоначальная классификация синдрома Мириззи была расширена и теперь включает стеноз печеночного протока, вызванный камнем на стыке кистозного и печеночного протоков или в результате холецистита, даже при отсутствии закупоривающего камня пузырного протока. 28
Иногда желчный камень разрушается в общий печеночный проток, образуя холецистохоледохальный свищ. Первоначальная классификация синдрома Мириззи была расширена и теперь включает стеноз печеночного протока, вызванный камнем на стыке кистозного и печеночного протоков или в результате холецистита, даже при отсутствии закупоривающего камня пузырного протока. 28
Пациенты с желтухой, правом подреберье, болью и лихорадкой. Ультразвук или компьютерная томография выявляют расширение желчных протоков над пузырным протоком.ЭРХПГ может выявить закупоривающий камень, который иногда можно удалить, но окончательное лечение обычно хирургическое, состоящее из холецистэктомии с хирургическим вмешательством желчного протока, если это необходимо.
СПИД Холангиопатия
Холестаз можно увидеть при СПИДе в результате изменений желчевыводящих путей на холангиограмме, которые напоминают первичный склерозирующий холангит. Считается, что стриктуры протоков вызваны инфекциями, включая Cryptosporidium spp, цитомегаловирус, микроспоридиан и Cyclospora spp. 29
Считается, что стриктуры протоков вызваны инфекциями, включая Cryptosporidium spp, цитомегаловирус, микроспоридиан и Cyclospora spp. 29
Пациенты обращаются с болью в правом подреберье и лабораторными исследованиями, предполагающими холестаз. У людей с ВИЧ-инфекцией может также наблюдаться широкий спектр других гепатобилиарных патологий, включая гранулематозное заболевание печени, вызванное микобактериями, грибами или лекарствами, бактериальные абсцессы, новообразования, такие как саркома Капоши или лимфома, и токсичность лекарств. Первоначальная оценка должна включать УЗИ и ЭРХПГ, если результаты УЗИ отклоняются от нормы. 30 ERCP также следует проводить, несмотря на нормальное ультразвуковое исследование, если есть признаки сильной боли в животе.При определенных обстоятельствах полезна эндоскопическая терапия. Эндоскопическая сфинктеротомия полезна для пациентов с симптомами папиллярного стеноза (например, болью в животе, желтухой, холангитом). Также может помочь эндоскопическое стентирование доминирующей структуры желчевыводящих путей.
Также может помочь эндоскопическое стентирование доминирующей структуры желчевыводящих путей.
Паразиты
Внепеченочная обструкция желчных путей наблюдалась при различных паразитарных инфекциях, таких как Strongyloides и Ascaris spp, и печеночных двуустках, таких как Opisthorchis sinensis и Fasciola hepatica .
В начало
Список литературы
- Everhart JE, Khare M, Hill M, Maurer KR. Распространенность и этнические различия в заболеваниях желчного пузыря в США. Гастроэнтерология. 1999, 117: 632-639.
- Dahan P, Andant C, Levy P, et al: Проспективная оценка эндоскопической ультрасонографии и микроскопического исследования двенадцатиперстной желчи в диагностике холецистолитиаза у 45 пациентов с нормальным обычным ультразвуковым исследованием.
 Кишечник. 1996, 38: 277-281.
Кишечник. 1996, 38: 277-281. - Ransohoff DF, Грейси WA. Профилактическая холецистэктомия или выжидательная тактика при тихих камнях в желчном пузыре. Ann Intern Med. 1983, 99: 199-204.
- Terzi C, Sokmen S, Seckin S, et al: Полиповидные поражения желчного пузыря: отчет о 100 случаях со специальной ссылкой на оперативные показания. Хирургия. 2000, 127: 622-627.
- Kubota K, Bandai Y, Noie T, et al: Как следует лечить полиповидные поражения желчного пузыря в эпоху лапароскопической холецистэктомии ?.Хирургия. 1995, 117: 481-487.
- Huibregtse K, van Amerongen R, van Deventer SJ. Дренирование желчного пузыря у больных острым бескаменным холециститом методом транспапиллярного эндоскопического холецистоксераза. Gastrointest Endosc. 1994, 40: 523.
- Бари П.С., Фишер Э. Острый бескаменный холецистит. J Am Coll Surg. 1995, 180: 232-244.

- Hermann RE. Спектр желчно-каменной болезни.Am J Surg. 1989, 158: 171-173.
- Balfe DM, Ralls PW, Bree RL, et al: Стратегии визуализации при первоначальной оценке пациента с желтухой. Американский колледж радиологии. Критерии соответствия ACR. Радиология. 2000, 215: (Прил.): 125-133.
- Varghese JC, Liddell RP, Farrell MD, et al: Диагностическая точность магнитно-резонансной холангиопанкреатографии и УЗИ по сравнению с прямой холангиографией при обнаружении холедохолитиаза.Clin Radiol. 2000, 55: 25-35.
- Torok N, Gores GJ. Холангиокарцинома. Semin Gastrointest Dis. 2001, 12: 125-132.
- Broome U, Olsson R, Loof L. Естественное течение и прогностические факторы у 305 шведских пациентов с первичным склерозирующим холангитом. Кишечник. 1996, 38: 610-615.
- de Groen PC, Gores GJ, LaRusso NF и др.
 : Рак желчных путей. N Engl J Med. 1999, 341: 1368-1378.
: Рак желчных путей. N Engl J Med. 1999, 341: 1368-1378. - Хан С.А., Дэвидсон Б.Р., Голдин Р. и др.: Рекомендации по диагностике и лечению холангиокарциномы: Консенсусный документ.Кишечник. 2002, 51: 7-9.
- Райан М.Э., Балдауф М.С. Сравнение проточной цитометрии для определения содержания ДНК и щеточной цитологии для выявления злокачественных новообразований при панкреатобилиарных стриктурах. Gastrointest Endosc. 1994, 40: 133-139.
- Ramage JK, Donaghy A, Farrant JM и др.: Сывороточные опухолевые маркеры для диагностики холангиокарциномы при первичном склерозирующем холангите. Гастроэнтерология. 1995, 108: 865-869.
- Chalasani N, Baluyut A, Ismail A, et al: Холангиокарцинома у пациентов с первичным склерозирующим холангитом: многоцентровое исследование случай-контроль.Гепатология. 2000, 31: 7-11.
- Levy C, Lymp J, Angulo P, et al: Значение CA 19-9 в сыворотке для прогнозирования холангиокарцином у пациентов с первичным склерозирующим холангитом.
 Dig Dis Sci. 2005, 50: 1734-1740.
Dig Dis Sci. 2005, 50: 1734-1740. - Nagorney DM, Donohue JH, Farnell MB, et al: Результаты после лечебных резекций холангиокарциномы. Arch Surg. 1993, 128: 871-879.
- Уошберн В.К., Льюис В.Д., Дженкинс Р.Л.Агрессивная хирургическая резекция холангиокарциномы. Arch Surg. 1995, 130: 270-276.
- De Vreede I, Steers JL, Burch PA, et al: Продленное выживание без болезни после ортотопической трансплантации печени плюс адъювантное химиооблучение холангиокарциномы. Liver Transpl. 2000, 6: 309-316.
- Heimbach JK, Gores GJ, Haddock MG, et al: Трансплантация печени при нерезектабельной перихилярной холангиокарциноме. Semin Liver Dis. 2004, 24: 201-207.
- Ортнер М.А., Либетрут Дж., Шрайбер С. и др.: Фотодинамическая терапия неоперабельной холангиокарциномы. Гастроэнтерология. 1998, 114: 536-542.
- Энтони П.
 П. Опухоли гепатобилиарной системы. Флетчер CDM (ред. :). Диагностическая гистопатология опухолей. Лондон: Черчилль Ливингстон, 2000, стр. 411-460.
П. Опухоли гепатобилиарной системы. Флетчер CDM (ред. :). Диагностическая гистопатология опухолей. Лондон: Черчилль Ливингстон, 2000, стр. 411-460. - Iwama T, Tomita H, Kawachi Y, et al: Показания для местного удаления ампульных поражений, связанных с семейным аденоматозным полипозом.J. Am Coll Surg. 1994, 179: 462-464.
- Chung RS, Church JM, Van Stolk R. Дуоденэктомия с сохранением поджелудочной железы: показания, хирургическая техника и результаты. Хирургия. 1995, 117: 254-259.
- Allema JH, Reinders ME, van Gulik TM и др.: Результаты панкреатодуоденэктомии по поводу ампулярной карциномы и анализ прогностических факторов выживаемости. Хирургия. 1995, 117: 247-253.
- Нагакава Т., Охта Т., Кайахара М. и др.: Новая классификация синдрома Мириззи с диагностической и терапевтической точек зрения.Гепатогастроэнтерология. 1997, 44: 63-67.
- Lefkowitch JH.
 Печень при СПИДе. Semin Liver Dis. 1997, 17: 335-344.
Печень при СПИДе. Semin Liver Dis. 1997, 17: 335-344. - Daly CA, Padley SPG. Сонографическое прогнозирование нормальной или патологической ЭРХПГ при подозрении на склерозирующий холангит, связанный со СПИДом. Clin Radiol. 1996, 51: 618-621.
В начало
Болезни желчных путей — симптомы и лечение
Изображение: «Камни в желчном пузыре человека 2015 G1» Георгия Чернилевского.Лицензия: CC BY-SA 4.0
.Определения общих заболеваний желчевыводящих путей
Желчевыводящие пути могут поражать разные заболевания. Симптомы и признаки таких заболеваний схожи; поэтому имеет смысл обобщить эти болезни в одной вводной статье.
Камни в желчном пузыре
Камни в желчном пузыре — это холестериновые камни (85%) или пигментные камни (15%), которые образуются в желчном пузыре. Как правило, они протекают бессимптомно, однако до 20% пациентов с безмолвными камнями в желчном пузыре проявляют симптомы в ближайшие 15-20 лет. Если возникают симптомы, наиболее вероятной причиной боли будет непроходимость желчного протока. Если возникает непроходимость, у пациента может развиться острый холецистит.
Если возникают симптомы, наиболее вероятной причиной боли будет непроходимость желчного протока. Если возникает непроходимость, у пациента может развиться острый холецистит.
| Холестериновые камни | Пигментные камни |
|
|
Острый каменный холецистит
Острый конкрементный холецистит — это название означает воспалительное состояние желчного пузыря , которое связано с желчными камнями. Пациент обычно жалуется на боль в желчных путях за 5 часов до развития острого холецистита. Первопричиной воспаления является прямое химическое раздражение стенки желчного пузыря. Из-за препятствия оттоку желчи развивается вторичная бактериальная инфекция.
Пациент обычно жалуется на боль в желчных путях за 5 часов до развития острого холецистита. Первопричиной воспаления является прямое химическое раздражение стенки желчного пузыря. Из-за препятствия оттоку желчи развивается вторичная бактериальная инфекция.
Синдром Мириззи
Это состояние характеризуется непроходимостью общего печеночного протока из-за внешнего сдавливания камнем, попавшим в пузырный проток.Позже обнаруживается, что до 1,4% пациентов, перенесших холецистэктомию по поводу подозрения на холецистит, имеют этот синдром.
Острый бескаменный холецистит
В отличие от типичной формы холецистита, связанной с камнями в желчном пузыре, острый бескаменный холецистит обычно развивается у пациентов без камней в желчном пузыре.
Типичный пациент — тяжелобольной, имеющий:
- Сильные ожоги
- Множественные травмы
- Длительное пребывание в реанимации
Наиболее вероятное объяснение — ишемическое повреждение желчного пузыря. Если заболевание останется незамеченным, может развиться гангренозный желчный пузырь.
Если заболевание останется незамеченным, может развиться гангренозный желчный пузырь.
Хронический холецистит
У пациентов с камнями в желчном пузыре может развиться хронический холецистит. Симптомы обычно неспецифические , и патогенез полностью не изучен. Наблюдается мононуклеарная инфильтрация стенки желчного пузыря, связанная с фиброзом и эпителиальной метаплазией. У пациентов с хроническим холециститом может развиться карцинома желчного пузыря.
| Болезнь | Определение |
| Холелитиаз | Наличие камней в желчном пузыре |
| Холецистит | Воспаление и инфекция желчного пузыря |
| Холангит | Обструкция системы протоков, приводящая к повышенному давлению и инфекции.Классическая триада: лихорадка, боль RUQ, желтуха |
Симптомы холецистита
Длительная непроходимость желчевыводящих путей приводит к холециститу и стойкой боли в правом подреберье. По характеру боль похожа на боль при камнях в желчном пузыре, за исключением того, что она сохраняется в течение нескольких часов или дней. Тошнота, рвота и субфебрильная температура часто связаны с холециститом.
По характеру боль похожа на боль при камнях в желчном пузыре, за исключением того, что она сохраняется в течение нескольких часов или дней. Тошнота, рвота и субфебрильная температура часто связаны с холециститом.
Холангит
Холангит — это воспалительное заболевание желчевыводящей системы , которое является инфекционным по этиологии.Холангит может развиться вследствие доброкачественной или злокачественной обструкции желчных путей. Наиболее часто выделяемые организмы — это Escherichia coli и Streptococcus faecalis.
Основными факторами патогенеза острого холангита являются непроходимость желчных путей, повышенное внутрипросветное давление и инфицирование желчи. Обструкция желчных путей снижает антибактериальную защиту хозяина, вызывая иммунную дисфункцию, что приводит к увеличению бактериальной колонизации тонкой кишки.
Желчь стерильна, но из-за наличия камней в желчном пузыре в ней увеличивается количество бактерий.Бактерии попадают в желчные пути путем обратного подъема из двенадцатиперстной кишки. Это приводит к тому, что инфекция поднимается в печеночные протоки, вызывая инфекцию. Повышенное давление желчных путей приводит к дальнейшему распространению инфекции в желчные каналы, печеночные вены и околопеченочные лимфатические сосуды, что приводит к бактериемии.
Это приводит к тому, что инфекция поднимается в печеночные протоки, вызывая инфекцию. Повышенное давление желчных путей приводит к дальнейшему распространению инфекции в желчные каналы, печеночные вены и околопеченочные лимфатические сосуды, что приводит к бактериемии.
Первичный склерозирующий холангит
ПСХ — это хроническое воспалительное состояние, которое характеризуется негнойным воспалением и фиброзом системы желчных протоков. Этиология неизвестна, существует четкая связь между язвенным колитом и болезнью Крона. Пациенты жалуются на утомляемость, зуд и желтуху.
Первичный билиарный холангит
ПБЦ — прогрессирующее холестатическое заболевание желчных путей, проявляющееся зудом и бессимптомным повышением уровня щелочной фосфатазы. Прогрессирующее разрушение желчных протоков.
Новообразования желчных путей
Карцинома желчного пузыря — это редкое новообразование, встречаемость которого составляет 2. 5 на 100 000 в год. Ежегодно в США от рака желчного пузыря умирает более 6500 пациентов.
5 на 100 000 в год. Ежегодно в США от рака желчного пузыря умирает более 6500 пациентов.
Холангиокарцинома обычно связана с хроническими холестатическими заболеваниями печени , такими как ПСХ, кисты холедоха или восточный холангиогепатит. Воздействие асбеста — еще один фактор риска холангиокарциномы.
Ампулярный рак составляет только 8% случаев рака желчных путей, что делает его наименее распространенной опухолью желчных путей. Ампулярный рак обычно проявляется безболезненной желтухой или острым панкреатитом.
Клиническая картина общих заболеваний желчевыводящих путей
Клиническая картина ранее упомянутых состояний аналогична. У пациентов может развиться боль желчного типа, желтуха, зуд, усталость, потеря веса или бессимптомное течение.
Боли желчного типа
Наиболее частым признаком заболевания желчевыводящих путей является боль желчного типа. Боль часто локализуется в верхней части живота. Боль больше похожа на проникающую боль или стеснение. Оно начинается внезапно, длится от 15 минут до нескольких часов, а затем внезапно проходит; то есть колики. Боль может относиться к задней лопатке или области правого плеча. У пациентов с болью желчного типа может развиться тошнота или рвота.
Оно начинается внезапно, длится от 15 минут до нескольких часов, а затем внезапно проходит; то есть колики. Боль может относиться к задней лопатке или области правого плеча. У пациентов с болью желчного типа может развиться тошнота или рвота.
Желтуха
Изображение: «Желтуха» Джеймса Хейлмана, доктора медицины. Лицензия: CC BY-SA 3.0
.Изменение цвета кожи и склеры на желтый цвет называется желтухой. Желтуха может быть клинически оценена, когда уровень билирубина в сыворотке превышает 3 мг / дл.Желтуха может быть связана с болью в животе. Боль обычно желчного типа.
Безболезненная желтуха наблюдается у пациентов с ампулярным раком или другими злокачественными обструкциями желчных протоков. В отличие от болезненной желтухи, безболезненная желтуха обычно развивается постепенно. У пациентов с безболезненной желтухой наблюдается ахолический жидкий стул, потеря веса и анорексия.
Зуд
У пациентов с холестазом может появиться ощущение зуда. Зуд обычно начинается в руках и ногах.Это может стать генерализованным и обычно усиливается ночью. Зуд наблюдается у пациентов с холестазом печени и желчных путей.
Зуд обычно начинается в руках и ногах.Это может стать генерализованным и обычно усиливается ночью. Зуд наблюдается у пациентов с холестазом печени и желчных путей.
Усталость
У пациентов с ПБЦ или ПСХ может развиться утомляемость, за которой обычно следует зуд, а затем желтуха.
Похудание
У пациентов со злокачественным заболеванием желчевыводящих путей может развиться потеря веса и анорексия. У пациентов с заболеванием желчных путей также может развиться непереносимость жирной пищи, газы, вздутие живота и диспепсия.
Примечание: Лихорадка + Боль в правом подреберье + Желтуха = Триада Шарко
Если добавить гипотонию и измененное психическое состояние = Пентада Рейнольда
Диагностическое обследование при заболеваниях желчевыводящих путей
Лабораторные испытания
Щелочная фосфатаза обычно повышена у пациентов с холестазом.Инфильтративные заболевания печени и грибковые инфекции печени также связаны с заметно повышенным уровнем щелочной фосфатазы.
Повышенные уровни гамма-глутамилтранспептидазы более специфичны для обструкции желчных путей и желчевыводящих путей. Уровень билирубина также повышен у пациентов с обструкцией желчных путей. Уровни АСТ аспартатаминотрансферазы и АЛТ аланинаминотрансферазы могут быть повышены у пациентов с острой постпеченочной обструкцией желчевыводящих путей.
Антимитохондриальные антитела обнаруживаются в 95% случаев ПБЦ. Антинейтрофильные цитоплазматические антитела и анти-Saccharomyces cerevisiae антитела являются положительными у пациентов с язвенным колитом и болезнью Крона. Эти два условия связаны с PSC.
Визуальные исследования
УЗИ правого верхнего квадранта полезно при обследовании пациента с болью желчного типа. Часто обнаруживается, что желчный пузырь растянут, и желчные камни можно легко визуализировать с помощью УЗИ .Признак Мерфи положительный у больных холециститом.
Эндоскопическое ультразвуковое исследование полезно при обнаружении внутрипротоковых камней, которые могут быть пропущены при обычном ультразвуковом исследовании.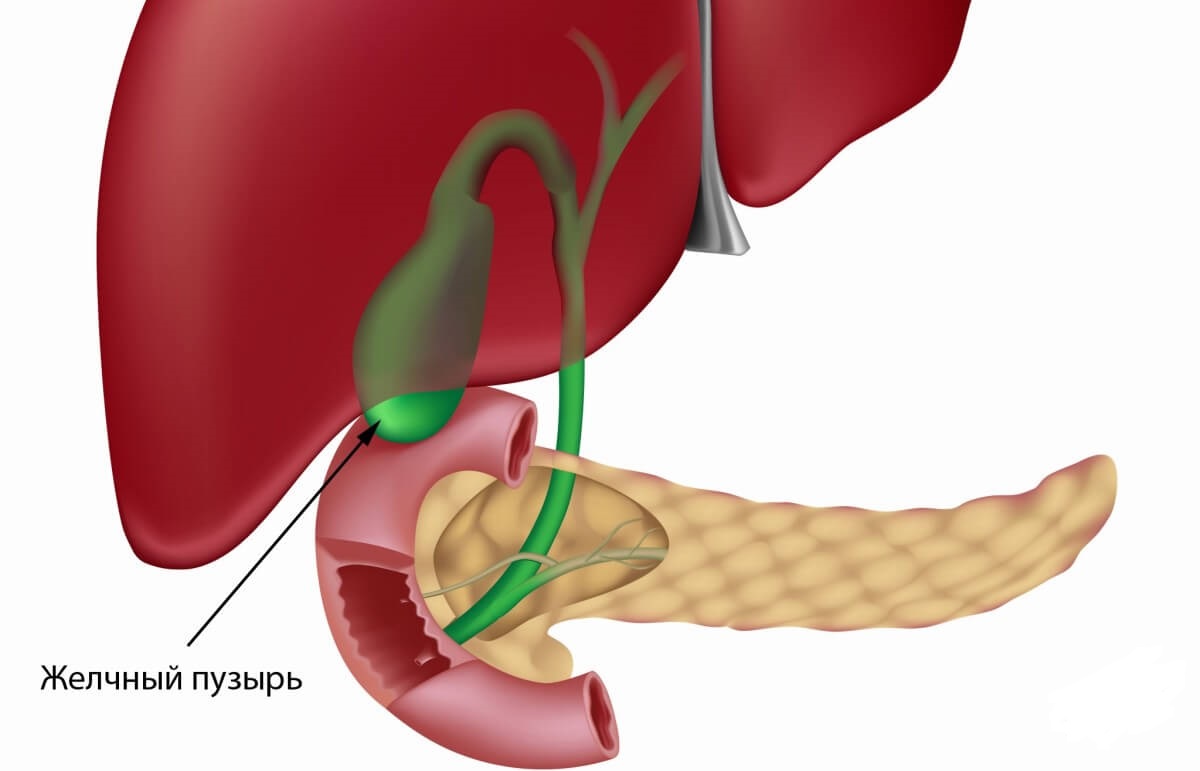 Компьютерная томография брюшной полости. Компьютерная томография обычно не используется для оценки состояния билиарной системы.
Компьютерная томография брюшной полости. Компьютерная томография обычно не используется для оценки состояния билиарной системы.
Эндоскопическая ретроградная холангиопанкреатография ERCP и магнитно-резонансная холангиопанкреатография MRCP обеспечивают отличные изображения системы желчных протоков. Хотя ERCP является инвазивной процедурой по сравнению с MRCP, она также имеет терапевтическое преимущество.
Гепатобилиарная сцинтиграфия помогает подтвердить диагноз острого холецистита. Невизуализация желчного пузыря подтверждает диагноз острого калькулезного холецистита.
Постановка PBC и PSC
В следующей таблице приведены самые последние гистологические схемы стадирования ПБЦ и ПСХ:
| Первичный билиарный холангит | |
| 1 этап |
|
| 2 этап |
|
| 3 этап | |
| 4 этап | |
| Первичный склерозирующий холангит | |
| 1 этап |
|
| 2 этап |
|
| 3 этап |
|
| 4 этап | |
Лечение заболеваний желчных путей
| Болезнь | Менеджмент |
| Холелитиаз |
|
| Холецистит |
|
| Холангит |
|
Лечение холангита антибиотиками
| Противомикробное лечение холангита, направленное на грамотрицательные и анаэробные патогены | |
| Режим | Схема приема |
| Одинарный препарат первого ряда |
|
| Множественные препараты первого ряда |
|
| Альтернативное лечение |
|
Профилактика заболеваний желчных путей
Настоятельно рекомендуется изменение диеты, предусматривающее уменьшение потребления жиров, чтобы уменьшить частоту возникновения желчных колик.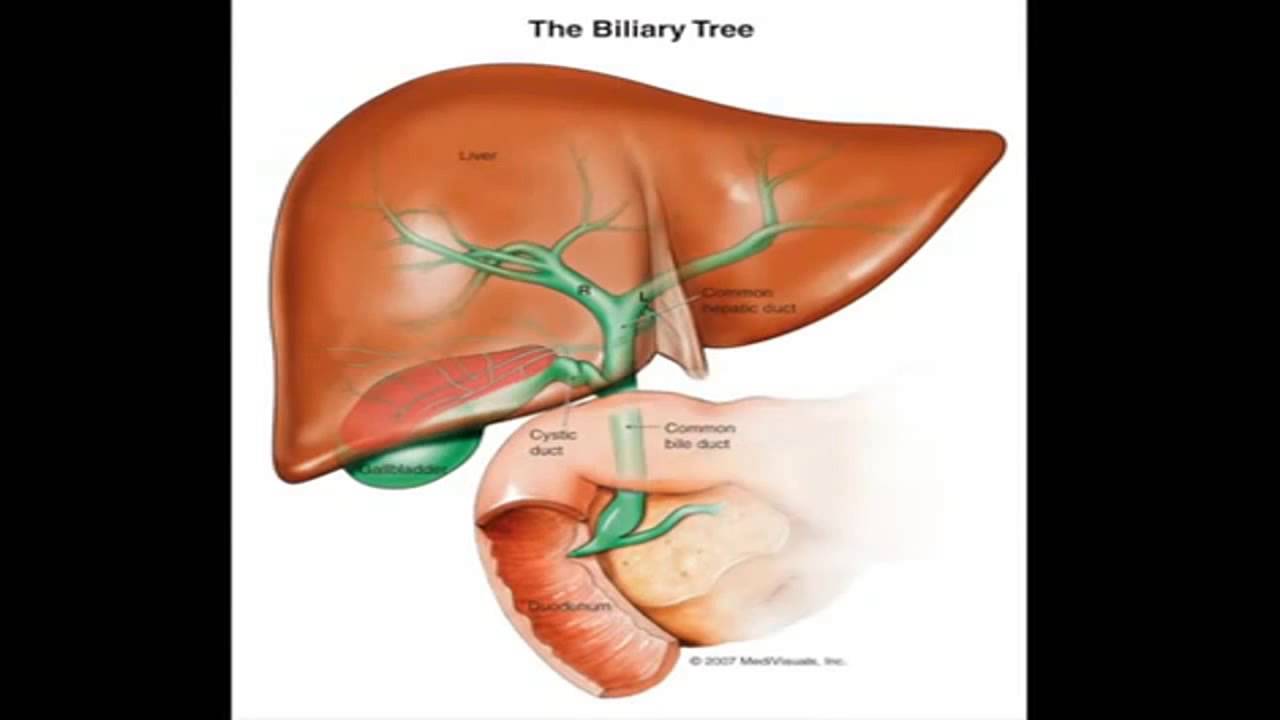 Пациентам с желчной коликой следует воздерживаться от жирной или острой пищи и обращаться к врачу в случае стойкого появления боли или лихорадки.
Пациентам с желчной коликой следует воздерживаться от жирной или острой пищи и обращаться к врачу в случае стойкого появления боли или лихорадки.
Осложнения
Гангрена желчного пузыря является осложнением до 20% случаев холецистита, особенно у диабетиков, пожилых людей и лиц с ослабленным иммунитетом.
Перфорация желчного пузыря может возникнуть у пациентов с холециститом. Локализованная перфорация, образующая абсцесс, при ультразвуковом исследовании определяется как перихоле-кистозная жидкость.Возникновение свободной перфорации также является осложнением, которое приводит к выделению желчи и воспалительного вещества внутрибрюшинно, вызывая перитонит.
Перфорация, возникающая рядом с полой внутренней кишкой, приводит к формированию кишечного свища желчного пузыря в двенадцатиперстную кишку. Камни в желчном пузыре проходят через свищ в кишечник и закупоривают илеоцекальный клапан, который вызывает кишечная непроходимость , что приводит к летальному исходу из-за трудностей диагностики. Лечение включает холецистэктомию, исследование общего желчного протока и закрытие свищевого тракта.
Лечение включает холецистэктомию, исследование общего желчного протока и закрытие свищевого тракта.
Осложнения холецистита и желчной колики могут включать холангит, сепсис, панкреатит, гепатит и холедохолитиаз.
Холангит | Johns Hopkins Medicine
Что такое холангит?
Холангит — это воспаление системы желчных протоков. Система желчных протоков переносит желчь из печени и желчного пузыря в первую часть тонкой кишки (двенадцатиперстную кишку).
В большинстве случаев холангит вызван бактериальной инфекцией и часто возникает внезапно.Но в некоторых случаях может быть длительным (хроническим). У некоторых людей воспаление и холангит возникают как часть аутоиммунного заболевания.
Что вызывает холангит?
В большинстве случаев холангит вызывается закупоркой протока где-то в системе желчных протоков. Закупорка чаще всего вызывается желчными камнями или илом, поражающим желчные протоки. Аутоиммунное заболевание, такое как первичный склерозирующий холангит, может повлиять на систему.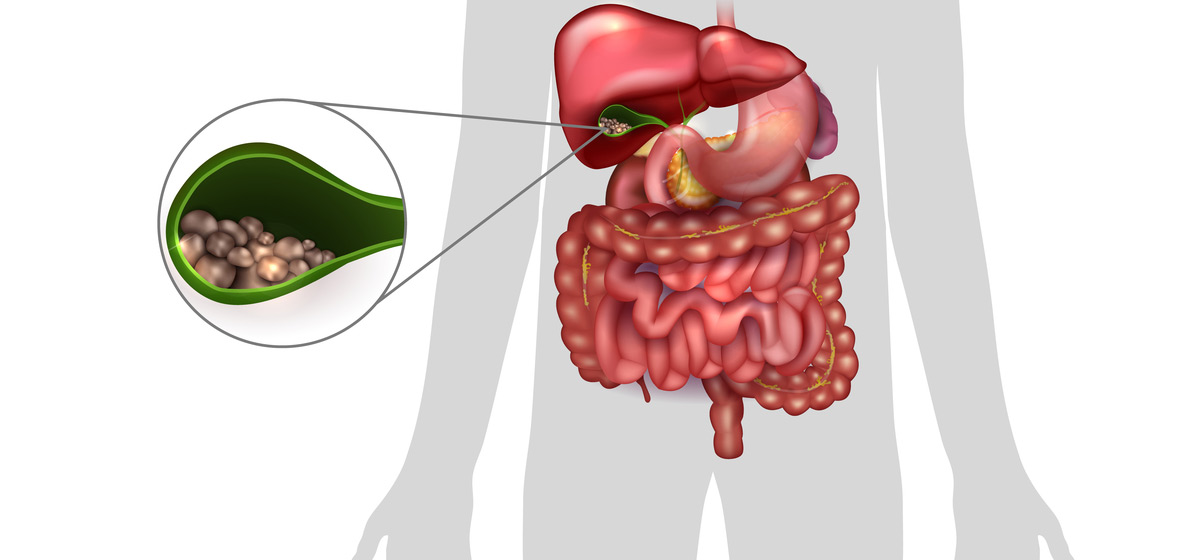
Другие, менее распространенные причины холангита включают:
- Опухоль
- Сгустки крови
- Сужение протока после операции
- Опухание поджелудочной железы
- Паразитарная инфекция
Холангит также может быть вызван, если у вас:
- Обратный поток бактерий из тонкой кишки
- Инфекция крови (бактериемия)
- Тест, проводимый для проверки вашей печени или желчного пузыря (например, тест, при котором в ваше тело вводится тонкая трубка или эндоскоп)
Инфекция вызывает повышение давления в системе желчных протоков, которое может распространиться на другие органы кровотока, если не лечить.
Кто подвержен риску холангита?
Если у вас были камни в желчном пузыре, у вас повышенный риск холангита. К другим факторам риска относятся:
- Наличие аутоиммунных заболеваний, таких как воспалительное заболевание кишечника (язвенный колит или болезнь Крона)
- Недавние медицинские процедуры, затрагивающие область желчных протоков
- Заражение вирусом иммунодефицита человека (ВИЧ)
- Путешествие в страны, где вы можете подвергнуться воздействию червей или паразитов
Каковы симптомы холангита?
Симптомы у каждого человека могут быть разными и могут быть неспецифическими или серьезными, в том числе:
- Боль в правом верхнем углу живота (живота)
- Лихорадка
- Озноб
- Пожелтение кожи и глаз (желтуха)
- Тошнота и рвота
- Табуреты глиняные
- Темная моча
- Низкое давление
- Летаргия
- Изменения в бдительности
Симптомы холангита могут быть похожи на другие проблемы со здоровьем. Всегда обращайтесь к своему врачу, чтобы убедиться.
Всегда обращайтесь к своему врачу, чтобы убедиться.
Как диагностируется холангит?
Боль при холангите во многом напоминает боль от камней в желчном пузыре.
Чтобы убедиться, что у вас холангит, ваш лечащий врач изучит ваше прошлое здоровье и проведет медицинский осмотр. Он или она может также использовать другие тесты.
Вам могут сдать анализы крови, в том числе:
- Общий анализ крови. Этот тест измеряет количество белых кровяных телец.Если у вас инфекция, у вас может быть повышенное количество лейкоцитов.
- Функциональные пробы печени. Группа специальных анализов крови, которые могут определить, правильно ли работает ваша печень.
- Посев крови. Тесты на наличие инфекции крови.
Вы также можете пройти визуализационные тесты, включая:
- Ультразвук (также называемый сонографией). Этот тест создает изображения ваших внутренних органов на экране компьютера с использованием высокочастотных звуковых волн.Он используется, чтобы увидеть органы в животе, такие как печень, селезенка и желчный пузырь. Он также проверяет кровоток по различным сосудам. Это можно делать вне тела (внешне). Или это может быть сделано внутри тела (внутри). Если внутреннее, это называется эндоскопическим ультразвуком (EUS).
- КТ . КТ может быть проведена с красителем, который проглатывается или вводится через капельницу. Это покажет брюшную полость и таз, включая область оттока желчи. Это может помочь определить, почему возникла закупорка.
- Магнитно-резонансная холангиопанкреатография (MRCP) . Этот тест используется для выявления проблем в брюшной полости. Он может показать, есть ли в желчном протоке камни. Тест проводится вне вашего тела. При этом не нужно вставлять в тело трубку (эндоскоп). Он использует магнитное поле и радиочастоту для создания подробных снимков.
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) . Он используется для поиска и лечения проблем в печени, желчном пузыре, желчных протоках и поджелудочной железе.Он использует рентгеновский снимок и длинную гибкую трубку с источником света и камерой на одном конце (эндоскоп). Трубка вводится в рот и в горло. Он идет по пищеводу (пищеводу), через желудок и в первую часть тонкой кишки (двенадцатиперстную кишку). Через трубку в желчные протоки вводится краситель. Краситель позволяет отчетливо видеть желчные протоки на рентгеновских снимках. При необходимости эта процедура также может помочь открыть желчные протоки.
- Чрескожная чреспеченочная холангиография (ЧЧХ) .Иглу вводят через кожу в печень. Краситель вводится в желчный проток, чтобы его было хорошо видно на рентгеновских снимках. Эту процедуру также можно использовать для открытия желчных протоков, если ваши врачи не могут сделать это внутренне с помощью ERCP.
Как лечится холангит?
Важно сразу же поставить диагноз. Большинство людей с холангитом очень плохо себя чувствуют. Они обращаются к своему врачу или в пункт неотложной помощи.
Если у вас холангит, вы, скорее всего, проведете в больнице несколько дней.Вам будут вводить жидкости через вену через капельницу. Вы также получите обезболивающее и лекарство от бактерий (антибиотики).
Возможно, вам также потребуется слить жидкость из желчного протока и найти причину закупорки. В большинстве случаев это делается с помощью метода, называемого ERCP (эндоскопическая ретроградная холангиопанкреатография).
Для дренирования желчного протока с помощью ERCP в рот вставляют длинную тонкую гибкую трубку (эндоскоп). Прицел проходит по пищеводу (пищеводу) в желудок.Он проходит в первую часть тонкой кишки (двенадцатиперстную кишку) и в желчные протоки. Врач может увидеть внутреннюю часть этих органов и протоков на видеоэкране. Видеоэкран подключен к камере в прицеле. Иногда для отвода желчи оставляют трубку наружу. В этой ситуации в каналы пропускается небольшая трубка для слива жидкости. Эта трубка выводится через кожу, где она позволяет жидкости стекать до тех пор, пока инфекция и воспаление не исчезнут.
Вам также могут быть вставлены прочные трубки (стенты) в желчные протоки, чтобы они оставались открытыми.Также можно удалить камни в желчном пузыре. В большинстве случаев это можно сделать с помощью области ERCP.
Вам может потребоваться операция, если лечение не работает или вам становится хуже. Операция откроет ваши протоки, чтобы слить желчь и уменьшить скопление жидкости.
Ключевые моменты
- Холангит — воспаление системы желчных протоков.
- Система желчных протоков переносит желчь из печени и желчного пузыря в первую часть тонкой кишки (двенадцатиперстную кишку).
- В большинстве случаев причиной холангита является бактериальная инфекция.
- Люди, у которых были камни в желчном пузыре, подвержены большему риску холангита.
- Аутоиммунные заболевания, такие как первичный склерозирующий холангит, могут вызывать воспаление желчных протоков.
- В большинстве случаев необходима госпитализация, лечение антибиотиками и эндоскопическая процедура. Может потребоваться операция.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим поставщиком услуг, если у вас возникнут вопросы.
Болезнь желчевыводящих путей
Джон Боулдин, доктор медицинских наук, Университет медицинских наук Арканзаса, Кристофер Фаулер, доктор медицинских наук, Университет медицинских наук Арканзаса
Редактор: Эми Куле, доктор медицины, Медицинский центр Университета Лойолы,
Последнее обновление: май 2019 г.
Пример из практики
Мужчина 45 лет обратился в отделение неотложной помощи с 3-дневной болью в правом верхнем квадранте.Он сообщает, что боль острая, усиливается и распространяется в спину. Это связано с множественными эпизодами тошноты и рвоты, а также с ознобом и потоотделением в домашних условиях. Он отмечает, что боль усиливается, когда он ест, и признает, что у него была такая боль несколько раз за последние несколько лет, но обычно она улучшается за пару часов и никогда не была такой сильной. Он сообщает, что его дочь, которая приезжает из другого города, сказала ему, что его кожа пожелтела. Показатели жизнедеятельности при сортировке: T 39 ° C (102.2 ° F), ЧСС 110 ударов в минуту, АД 110/75 мм рт.ст., ЧД 22 вдоха в минуту, SpO2 98% при комнатной температуре.
При осмотре вы сразу замечаете, что его кожа и склера имеют желтый оттенок, и ему кажется, что он чувствует себя неудобно. У него болезненность при пальпации в правом подреберье, потливость. Знак Мерфи отрицательный. Остальная часть его экзамена ничем не примечательна.
Задачи
По окончании данного модуля студент сможет:
- Описывать спектр заболеваний желчевыводящих путей.
- Опишите классический анамнез и результаты физикального обследования при заболевании желчных путей.
- Обозначьте различия между различными заболеваниями желчевыводящих путей
- Перечислите типичные лабораторные данные для различных заболеваний желчевыводящих путей.
- Обсудите преимущества и ограничения различных радиологических исследований, используемых для диагностики и дифференциации заболеваний желчных путей.
- Обсудите подходящие решения по лечению и диспозиции для пациентов с заболеваниями желчевыводящих путей.
Введение
Боль в животе — самая частая основная жалоба пациентов по всей стране при обращении в отделение неотложной помощи. Заболевания желчных путей (желчного пузыря и желчных протоков) являются обычным явлением и приводят к значительной заболеваемости и смертности. В Соединенных Штатах 20% всех людей в какой-то момент своей жизни будут страдать от желчных камней с симптомами (желчнокаменная болезнь). При отсутствии лечения у 20-30% этих пациентов разовьются серьезные осложнения, связанные с камнями в желчном пузыре, такие как холедохолитиаз, холецистит и холангит.Панкреатит также является частым осложнением камней в желчном пузыре, но не рассматривается в этом модуле.
Первоначальные действия и первичный осмотр
Как и в случае со всеми пациентами, обращающимися в отделение неотложной помощи, оценка их дыхательных путей, дыхания и кровообращения является вашей первоочередной задачей. Пациенты с патологией желчевыводящих путей могут иметь широкий диапазон степени тяжести — от относительно мягких симптомов с временным или периодическим дискомфортом до опасных для жизни проявлений септического шока.Полный набор жизненно важных функций, размещение пациента на кардиомониторе и получение доступа внутривенно — важнейшие начальные действия. Как только они будут завершены, следует завершить подробный анамнез и физический осмотр.
Презентация
Классическим анамнезом при патологии желчных путей является желчная колика, которую также называют симптоматической желчекаменной болезнью. Это эпизодическая боль в правом подреберье или в эпигастрии, связанная с тошнотой и рвотой, которая вызвана желчными камнями, периодически закупоривающими шейку желчного пузыря.Боль может распространяться в спину, правый бок, кончик правой лопатки или правое плечо. Пациенты часто сообщают о предыдущих эпизодах, связанных с употреблением жирной пищи. При неосложненном симптоматическом холелитиазе эта боль может длиться 4-6 часов, прежде чем исчезнет самопроизвольно.
Боль, продолжающаяся более 6 часов или с другими сопутствующими признаками, такими как лихорадка, желтуха или спутанность сознания, указывает на более серьезные причины и требует дальнейшего обследования для выявления таких осложнений, как холедохолитиаз, холецистит и холангит.
Симптоматический холелитиаз
Холелитиаз (камни в желчном пузыре) возникает в результате перенасыщения желчи холестерином (70%), пигментами, такими как билирубин (20%), или обоими (10%) в сочетании с задержкой опорожнения желчного пузыря ( застой). У пациентов могут быть камни в желчном пузыре в течение многих лет и оставаться бессимптомными. Однако наличие в анамнезе холелитиаза подвергает пациентов риску осложнений, описанных в этом модуле.
Пациенты с симптоматической желчнокаменной болезнью испытывают желчные колики из-за периодической закупорки шейки желчного пузыря желчными камнями.Жирная пища усугубляет эти болезненные эпизоды из-за секреции гормонов, которые вызывают сокращение желчного пузыря и выброс желчи в пищеварительный тракт, что способствует расщеплению жиров в кишечнике. Как отмечалось выше, эти эпизоды обычно длятся <6 часов и проходят спонтанно.
Холедохолитиаз
При холелитиазе желчные камни остаются в желчном пузыре. При холедохолитиазе камень выходит из желчного пузыря и закупоривает общий желчный проток.Попадая в общий желчный проток, камень препятствует оттоку из сопутствующих протоков — пузырного протока и печеночных протоков. Поскольку эти камни часто застревают в общем желчном протоке, боль, которую они вызывают, часто длится> 6 часов.
При значительной закупорке желчных протоков возникает закупорка желчных протоков, что вызывает обратный ток желчи в печень и, в конечном итоге, в кровь, что приводит к билирубинемии. Поскольку препятствие сохраняется, это может системно проявляться в виде желтухи.Обычно желтуха в первую очередь проявляется в склеарах глаз. Типичные уровни билирубина составляют> 3 мг / дл. Однако у пациентов с холедохолитиазом желтуха может отсутствовать, если камень не вызывает полную или почти полную непроходимость, позволяющую достаточному количеству билирубина выйти из билиарной системы.
Следует поддерживать высокий индекс подозрения на холедохолитиаз у пациентов с билиарной коликой> 6 часов, поскольку закупорка камней в общем желчном протоке повышает риск воспалительных и инфекционных осложнений, таких как холецистит и холангит.Пациентам с желчной коликой и желтухой во всех случаях следует пройти обследование на холедохолитиаз.
Холецистит
Острый холецистит — это воспаление желчного пузыря, которое в 90-95% случаев связано с наличием желчных камней. Бекалькулезный холецистит встречается менее чем в 10% случаев и чаще встречается у пожилых, послеоперационных или тяжелобольных по другим причинам пациентов.
При калькулезном холецистите пузырный проток блокируется желчными камнями, вызывая непроходимость, боль и, в конечном итоге, воспаление.Если не лечить, это воспаление может прогрессировать до некроза, гангрены и перфорации.
Основные различия в анамнезе между холециститом и желчнокаменной болезнью включают желчную колику продолжительностью более 6 часов и такие конституциональные симптомы, как лихорадка и недомогание.
При физикальном обследовании у пациентов может проявляться боль в правом подреберье и в эпигастрии, как при симптоматической желчекаменной болезни. Классический признак холецистита — наличие признака Мерфи. Признак Мерфи — это не просто боль в правом подреберье при пальпации.Признак Мерфи можно вызвать, если пациент полностью выдохнет, положит руку на срединно-ключичную линию правого реберного края и заставит пациента вдохнуть. Тест считается положительным, если пациент прекращает вдыхание и морщится при контакте желчного пузыря рукой. Признак должен отсутствовать при выполнении слева, чтобы тест был положительным. Тем не менее, стоит отметить, что исследования в отношении полезности этого признака для прогнозирования наличия холецистита сильно различались: по крайней мере, в одном большом недавнем исследовании не удалось найти статистическую значимость его использования.
Пациенты с холециститом могут иметь желтуху, несмотря на то, что камни обычно закупоривают пузырный проток. В некоторых случаях у пациента может быть холецистит с холедохолитиазом. Однако даже без холедохолитиаза желтуха и билирубинемия могут возникать из-за местного воспаления печени в результате реакции на соседний воспаленный желчный пузырь.
Несмотря на наличие лихорадки как ключевого признака диагноза, примерно у половины пациентов с острым холециститом при посеве не наблюдается инфицированной желчи.Считается, что воспаление, наблюдаемое при холецистите, связано с высвобождением воспалительных маркеров из-за повреждения эндотелия из-за непроходимости и прямого повреждения камнями, хотя сопутствующая инфекция, вероятно, способствует этому воспалению у многих пациентов.
Холангит
Холангит — это воспаление желчных протоков, чаще всего вызываемое полимикробной бактериальной инфекцией. Обструкция желчевыводящих путей — например, из-за камня или новообразования — служит основным фактором его патогенеза.
Признаки восходящего холангита описываются двумя классическими комбинациями результатов:
Триада Шарко
- Лихорадка
- Боль в правом верхнем квадранте
- Желтуха
Рейнольд Пентад — тяжелые случаи
Гипотония
Холангит встречается реже, чем холецистит, но имеет значительно более высокую смертность, если его не диагностировать и не лечить.Боль и желтуха вызываются механизмами, аналогичными холедохолитиазу. Введение бактериальной инфекции (обычно кишечной флоры) в эту обструктивную среду приводит к клиническим проявлениям, показанным выше. В отличие от холецистита, более 90% культур при холангите будут положительными. Эти культуры могут быть положительными из-за широкого спектра патогенов. E. coli, Klebsiella и Enterobacter составляют большинство грамотрицательных культур. Энтерококк составляет множество грамположительных культур.Анаэробы, такие как Bacteroides и Clostridia, часто присутствуют в изолятах смешанной флоры. Пациенты с Пентадой Рейнольда и признаками тяжелого сепсиса с возможным септическим шоком требуют более высокого уровня лечения.
Диагностическое обследование
Лабораторное обследование пациентов с подозрением на патологию желчевыводящих путей является рутинным. Необходимо отправить общий анализ крови и функциональные тесты печени. Липазу также следует отправлять при подозрении на патологию желчных камней из-за высокой частоты сочетания желчнокаменного панкреатита.
Результаты лабораторных исследований особенно полезны для дифференциации холелитиаза от холедохолитиаза и холангита. Результаты лабораторных исследований не так полезны для дифференциации холелитиаза от холецистита, поскольку эти два заболевания часто выявляются в аналогичных лабораториях.
Таблица 1. Результаты лабораторных исследований при различных заболеваниях желчевыводящих путей
Лаборатория | Холелитиаз | Холецистит 9401212 03 | Холецистит | WBC | Нормальный | Нормальный или ↑ или ↓ (при сепсисе) | Нормальный | Нормальный или ↑ или ↑ или ↑ или ↓ | |
Нормальный или Незначительный ↑ | Нормальный или Незначительный ↑ | Нормальный или Незначительный ↑ | ↑ | ↑ | ↑ | Нормальный | Нормальный или Незначительно ↑ | ↑ | ↑ |
Щелочная фосфатаза | 9034 904 | 9034 9400003 9103 | 940000 9409 9103 ↑|||||||
Амилаза / липаза | Нормальный | Нормальный | Нормальный или ↑ (если панкреатит) | которые обычно проявляются желтухой и закупоркой общего желчного протока (холедохолитиаз и холангит), часто имеют повышенный билирубин и щелочную фосфатазу.Состояния, вызванные воспалением и инфекциями (холецистит и холангит), могут иметь нарушения в количестве лейкоцитов. |
| Рисунок 1: Анатомия печени, желчного протока, протока поджелудочной железы и сфинктера Одди. Обратите внимание, что камень может ударить по сфинктеру Одди и заблокировать желчный проток и проток поджелудочной железы. |
Факторы риска
- Кто подвержен риску образования камней в желчном пузыре?
Женский пол, пожилой возраст, ожирение, высокий уровень холестерина в крови, лечение эстроген-содержащими препаратами, быстрая потеря веса, диабет и беременность — все это факторы риска развития холестериновых желчных камней.Нарушения, приводящие к разрушению эритроцитов, такие как серповидно-клеточная анемия, связаны с развитием пигментированных или билирубиновых камней. Встречаемость камней в желчном пузыре широко варьируется среди разных этнических групп. Например, у индейцев пима и выходцев из Латинской Америки частота образования камней в желчном пузыре выше, чем у азиатов, которые в целом имеют очень низкий уровень.
Симптомы
- Каковы симптомы камней в желчном пузыре?
Камни в желчном пузыре, не вызывающие симптомов, обычно не требуют дальнейшего обследования.Часто камни в желчном пузыре обнаруживаются случайно при рентгене брюшной полости или УЗИ, сделанном по другим причинам. Если отсутствуют симптомы боли, тошноты, рвоты или лихорадки, дополнительные анализы или вмешательство могут не потребоваться. Симптомы возникают, когда желчный камень блокирует отток желчи из желчного пузыря или через желчные протоки. Камень в общем желчном протоке называется холедохолитиазом и может вызывать периодический или постоянный дискомфорт. Боль при холедохолитиазе обычно локализуется в верхней части живота и может излучать (ощущаться в другом месте) в правом плече, может длиться от 30 минут до часов и быть связана с потоотделением, тошнотой, рвотой и т. Д.Приступы желчнокаменной болезни могут вызвать боль в груди, которая может ощущаться как сердечный приступ. Если боль является новой и отличается от других болей, следует обсудить симптомы с врачом.
Воспаление желчного пузыря (холецистит), инфицированный материал, застрявший в общем желчном протоке (холангит), или камень, блокирующий отток панкреатического сока (желчнокаменный панкреатит), могут вызывать лихорадку, озноб, сильную боль в животе или желтуху. Пациентам с этими жалобами следует срочно обследовать врача.
Диагностика
- Как диагностировать камни в желчном пузыре?
Диагноз «камни в желчном пузыре» подозревается при появлении симптомов боли в правом верхнем квадранте живота, тошноты или рвоты. Местоположение, продолжительность и «характер» (колющая, грызущая, схваткообразная) боли помогают определить вероятность желчнокаменной болезни. Может присутствовать болезненность живота и аномально высокие показатели функции печени в крови. Ультразвуковое исследование брюшной полости — быстрый, чувствительный и относительно недорогой метод обнаружения желчных камней в желчном пузыре или общем желчном протоке.Это наиболее часто используемый тест.
Лечение
- Как лечить камни в желчном пузыре?
Лечение камней в желчном пузыре, закупоривающих общий желчный проток, заключается в эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) или хирургическом вмешательстве. ЭРХПГ включает прохождение тонкого гибкого эндоскопа через рот в двенадцатиперстную кишку, где он используется для оценки общего желчного протока или протока поджелудочной железы. Крошечные трубки и инструменты можно использовать для дальнейшей оценки протоков и удаления камней при необходимости.Операция на желчном пузыре может быть выполнена, если в самом желчном пузыре обнаружены камни, так как они не могут быть удалены с помощью ERCP. Эта операция, известная как холецистэктомия, часто выполняется с помощью лапароскопа и вводится в брюшную полость через несколько небольших разрезов под общей анестезией. Если операция на желчном пузыре невозможна, можно использовать лекарство, известное как урсодиол, для растворения холестериновых желчных камней, но это может занять месяцы, и у многих людей камни рецидивируют после прекращения лечения.
Желчно-каменный панкреатит
Обзор
- Что такое желчнокаменный панкреатит?
Желчно-каменный панкреатит — это воспаление поджелудочной железы, которое возникает в результате закупорки протока поджелудочной железы желчнокаменным камнем. Это происходит на уровне сфинктера Одди, круглой мышцы, расположенной у отверстия желчного протока в тонкую кишку. Если камень из желчного пузыря перемещается по общему желчному протоку и застревает в сфинктере, он блокирует отток всего материала из печени и поджелудочной железы.Это приводит к воспалению поджелудочной железы, которое может быть довольно серьезным. Желчнокаменный панкреатит может быть опасным для жизни заболеванием, и врач должен срочно обследовать его, если у человека с камнями в желчном пузыре внезапно развивается сильная боль в животе.
Факторы риска и причины
Симптомы
- Каковы симптомы желчнокаменного панкреатита?
Симптомы могут быть аналогичны описанным выше в Желчные камни и желчнокаменная болезнь .Кроме того, боль может ощущаться в левой верхней части живота или в спине. Обычно это внезапное начало, довольно тяжелое, часто резкое или сдавливающее по характеру и часто связанное с тошнотой и рвотой.
Диагностика
- Как диагностируется желчнокаменный панкреатит?
Анализы крови могут выявить воспаление поджелудочной железы (амилаза и липаза) и свидетельство затрудненного оттока желчи из печени (АЛТ, АСТ, щелочная фосфатаза и билирубин).Воспаление поджелудочной железы лучше всего продемонстрировать с помощью компьютерной томографии брюшной полости, которая также может определить степень воспаления поджелудочной железы. КТ не так чувствительна при выявлении небольших камней в желчном пузыре, и может быть назначено УЗИ брюшной полости, если это считается причиной панкреатита.
Лечение
- Как лечить желчнокаменный панкреатит?
Панкреатит лучше всего лечить на начальном этапе, избегая приема жидкости и твердой пищи, пока воспаление не пройдет.Обычно внутривенное введение жидкости — это все, что требуется, если воспаление незначительное и симптомы проходят в течение нескольких дней. Постоянная боль или жар указывают на тяжелый панкреатит и продолжающееся воспаление. Если невозможно возобновить пероральный прием в течение примерно 5-7 дней, следует начать внутривенную доставку питательных веществ. Первоначально сильную тошноту и рвоту лечат путем освобождения желудка от жидкости с помощью назогастрального зонда и лекарств от тошноты. Обезболивающие можно вводить внутривенно до возобновления перорального лечения и приема пищи.Иногда важно срочно удалить желчный камень, вызывающий панкреатит, а в других случаях может потребоваться подождать 24-48 часов с регулярными обследованиями, чтобы убедиться, что состояние пациента остается стабильным. Камни, вызывающие желчный панкреатит, могут выйти из протока без вмешательства или могут потребовать эндоскопического или хирургического удаления. В случае инфицирования ткани поджелудочной железы или состояния, называемого некрозом поджелудочной железы (мертвой ткани), для контроля или предотвращения инфекции могут использоваться антибиотики.
Сфинктер дисфункции Одди (дискинезия желчевыводящих путей: постхолецистэктомический синдром)
Обзор
- Что такое сфинктер дисфункции Одди?
Сфинктер дисфункции Одди (СОД) — это симптомокомплекс перемежающейся боли в верхней части живота, которая может сопровождаться тошнотой и рвотой.Это расстройство до конца не изучено. Считается, что это вызвано рубцами или спазмом сфинктера мышцы Одди. Сфинктер мышцы Oddi — это небольшая круглая мышца длиной примерно ½ дюйма, расположенная на нижнем конце желчного протока и протока поджелудочной железы. Функция этой мышцы состоит в том, чтобы держать желчный проток и мышцы протока поджелудочной железы закрытыми и, следовательно, предотвращать заброс кишечного содержимого в желчный проток и проток поджелудочной железы. Если эта мышца спазмирована или образуется рубец, дренаж желчного протока и / или протока поджелудочной железы может быть затруднен.Аномальное расширение желчного протока и / или протока поджелудочной железы часто связано с увеличением продуктов и ферментов, вырабатываемых печенью, желчным пузырем и поджелудочной железой, что можно проверить с помощью анализов крови (сывороточные тесты печени, амилаза, липаза). Если протоки заблокированы, это может вызвать боль.
Факторы риска и причины
- Кто получает SOD?
Дискинезия желчевыводящих путей может развиться после удаления желчного пузыря, отсюда и название синдром после холецистэктомии .
Симптомы
- Каковы симптомы СОД?
Симптомы могут быть похожи на симптомы, при которых желчный пузырь был первоначально удален, и включают боль в животе, тошноту и рвоту. Симптомы могут быть эпизодическими. Они могут увеличиваться и уменьшаться. Субъекты могут терять вес из-за плохого аппетита. Лихорадка, озноб и диарея для этого заболевания не характерны. Если симптомы тяжелые и не поддаются консервативному лечению, может потребоваться дальнейшее обследование.
Диагностика
- Что позволяет установить диагноз СОД?
Перед тем, как приступить к диагностике дисфункции сфинктера Одди, важно убедиться, что не пропущены другие, более серьезные состояния. Следовательно, важно убедиться, что у пациента нет камней в желчных протоках, рака поджелудочной железы или желчных протоков, язвенной болезни или болезни сердца (плохой приток крови к сердцу, называемый «ишемией» или «стенокардией». может имитировать эти симптомы).
Диагноз дисфункции сфинктера Одди может быть подтвержден с помощью специального эндоскопа, который позволяет ввести катетер в желчный и панкреатический протоки. Введение контрастного вещества через катетер в сочетании с использованием рентгеновских лучей может дать врачу изображения желчных и панкреатических протоков. Процедура, для которой требуется специальный объем, известна как эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Эта процедура может помочь определить наличие камней в желчном пузыре или желчном протоке.В случае камней желчных протоков, специальные инструменты и процедуры (сфинктеротомия с извлечением камня) (см. Рис. 2 выше) могут использоваться во время ЭРХПГ для удаления подавляющего большинства из них. Измерение силы сокращения сфинктера мышцы Одди можно произвести с помощью специальной пластиковой трубки, вставленной в желчный проток или проток поджелудочной железы на уровне сфинктера мышцы Одди. Это называется «манометрия сфинктера Одди» и используется для определения того, является ли мышца «дискинетической» или сокращается ненормально.Если это так, диагноз дискинезии желчевыводящих путей подтверждается.
Лечение
- Как лечится СОД?
У пациентов с тяжелыми симптомами, которые нельзя переносить, мышца сфинктера может быть разрезана с помощью эндоскопа ERCP и специальной пластиковой трубки с небольшой проволокой, прикрепленной сбоку (так называемый «сфинктеротом»). Сфинктеротом проходит через канал эндоскопа ERCP, затем в желчный проток и / или проток поджелудочной железы на уровне мышцы сфинктера.Затем к проволоке подается небольшой электрический ток, который затем разрезает и прижигает открытую мышцу. Это называется «сфинктеротомия». Эта процедура должна выполняться только высококвалифицированными врачами и только в том случае, если симптомы серьезны и не проходят. Приблизительно у 5-15% пациентов, которые проходят эту терапию, может развиться воспаление поджелудочной железы (так называемый «панкреатит») как осложнение сразу после этой процедуры.
Тесты, используемые для оценки желчнокаменной болезни
- Ультразвук — В этом тесте используются звуковые волны для исследования желчных протоков, печени и поджелудочной железы.Это неинвазивно и очень безопасно. Камни могут быть видны в желчном пузыре или желчных протоках. Визуализация может быть нарушена у пациентов, страдающих ожирением или недавно принимавших пищу.
- Эндоскопическое ультразвуковое исследование — В этом устройстве используется специальный эндоскоп с ультразвуковым датчиком на конце. Зонд вводится в тонкий кишечник, где можно получить внутренние ультразвуковые изображения желчных протоков, желчного пузыря и поджелудочной железы. Использование эндоскопического ультразвукового аппарата требует специальной подготовки.Это помогает найти камни желчных протоков, которые могут быть пропущены обычным ультразвуком. Это также полезно при диагностике рака поджелудочной железы и желчных протоков.
- Компьютерная томография — полезна при диагностике рака печени и поджелудочной железы. Он может определять камни в желчном пузыре, но не так эффективен, как ультразвуковое исследование. Это один из лучших тестов для оценки тяжести панкреатита.
- ERCP — ERCP (эндоскопическая ретроградная холангиопанкреатография).Это особый тип эндоскопа, который позволяет получить доступ к желчным протокам и протокам поджелудочной железы. Это также позволяет проводить лечение, такое как удаление камней из желчных протоков или протоков поджелудочной железы. Измерение давления в сфинктере мышцы Одди может быть выполнено во время ЭРХПГ с помощью дополнительного теста, называемого манометрия сфинктера Одди (см. Раздел о дискинезии желчевыводящих путей), который представляет собой специализированный тест, выполняемый врачом, прошедшим дополнительную подготовку в этой области. площадь.
- MRCP — (Магнитно-резонансная холангиопанкреатография).В этом тесте используется аппарат, называемый МРТ (магнитно-резонансная томография). Это неинвазивный тест, в котором используется специальное компьютерное программное обеспечение для создания изображений желчных протоков и протоков поджелудочной железы, подобных изображениям, полученным с помощью ERCP, и не требует эндоскопии. Нарушения, обнаруженные на MRCP, могут быть дополнительно оценены или вылечены ERCP или хирургическим вмешательством.
Автор (ы) и дата (ы) публикации
Янг Чой, доктор медицины, и Уильям Б.


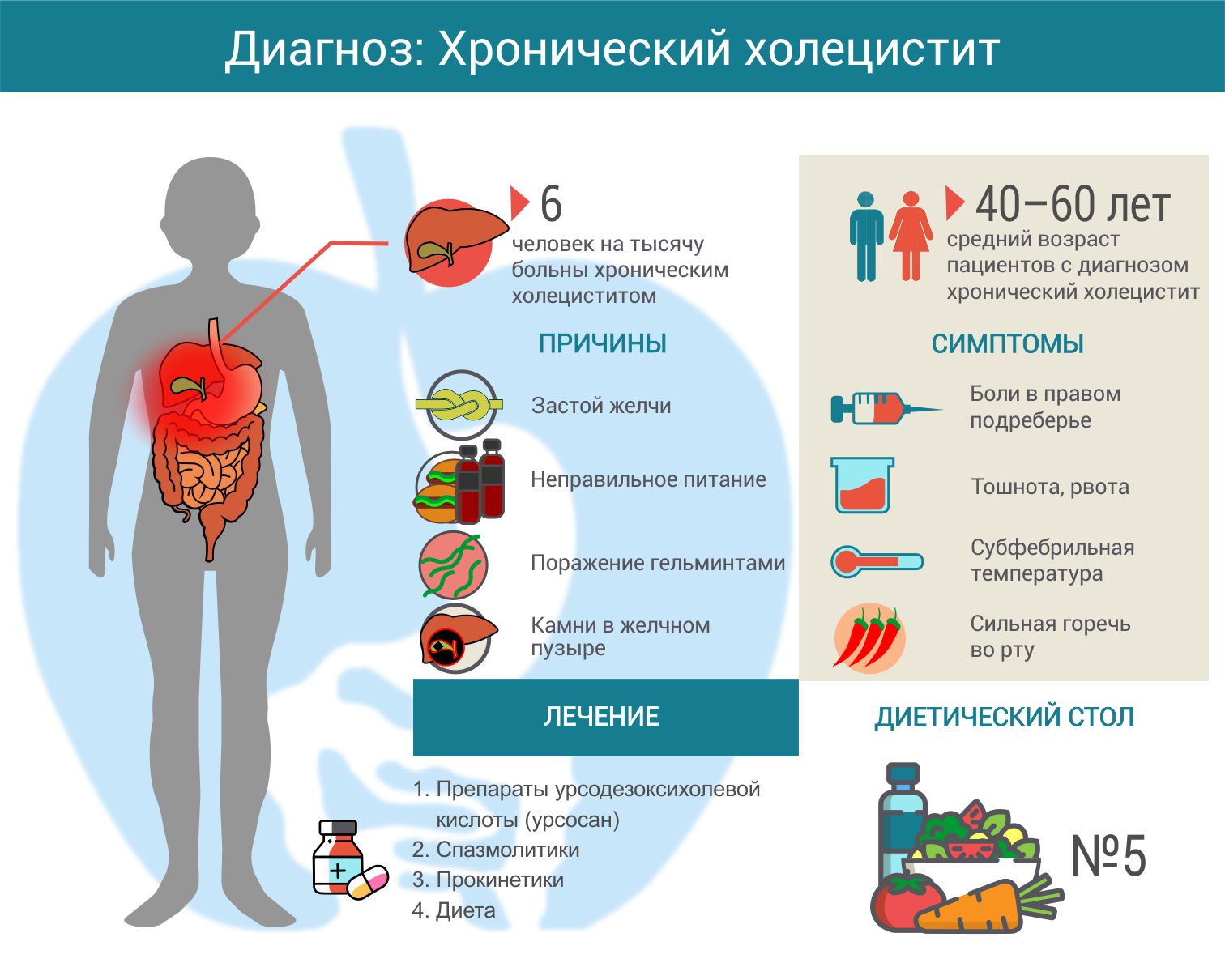
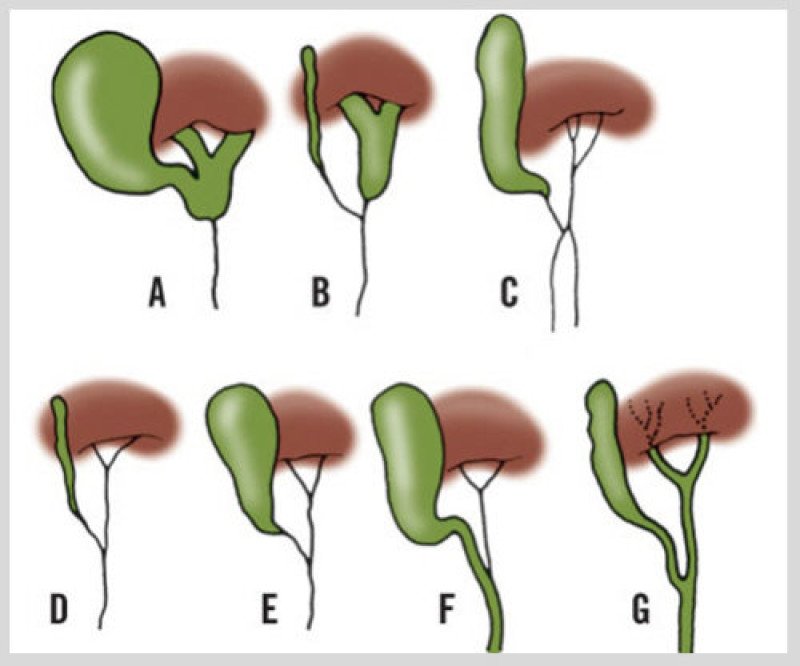
 Т., Маев И. В., Шульпекова Ю. О., Баранская Е. К., Охлобыстин А. В., Трухманов А. С., Лапина Т. Л., Шептулин А. А. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению дискинезии желчевыводящих путей. Рос. журн. гастроэнтерол. гепатол. колопроктол. 2018; 28(3): 63-80.
Т., Маев И. В., Шульпекова Ю. О., Баранская Е. К., Охлобыстин А. В., Трухманов А. С., Лапина Т. Л., Шептулин А. А. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению дискинезии желчевыводящих путей. Рос. журн. гастроэнтерол. гепатол. колопроктол. 2018; 28(3): 63-80.


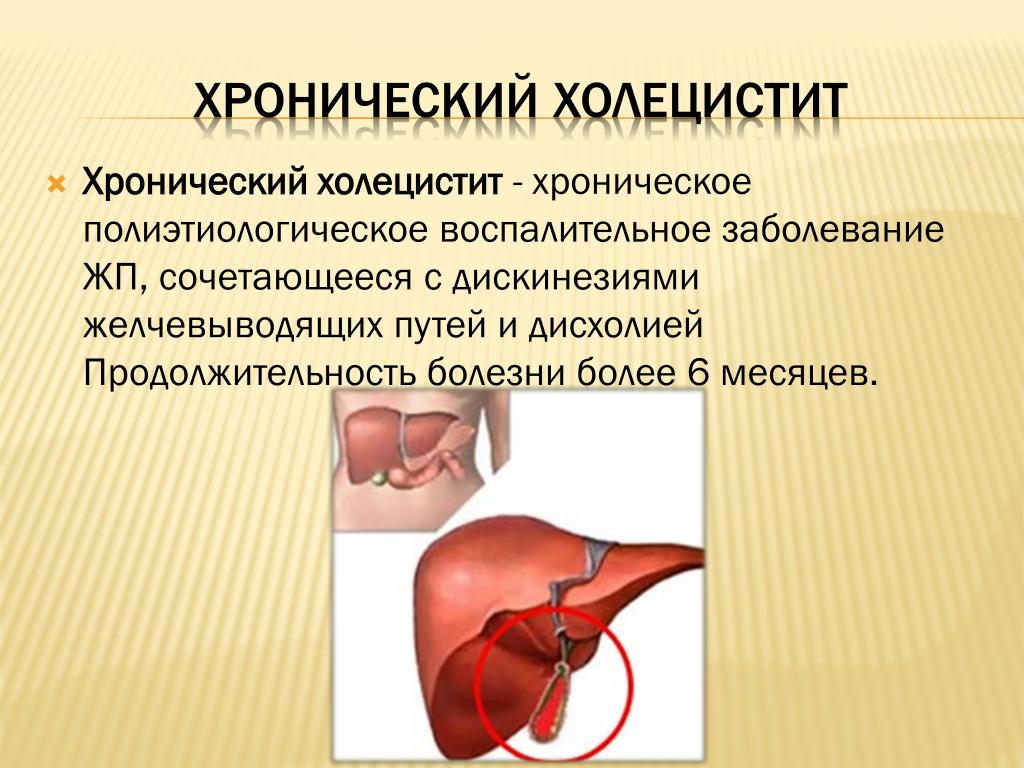
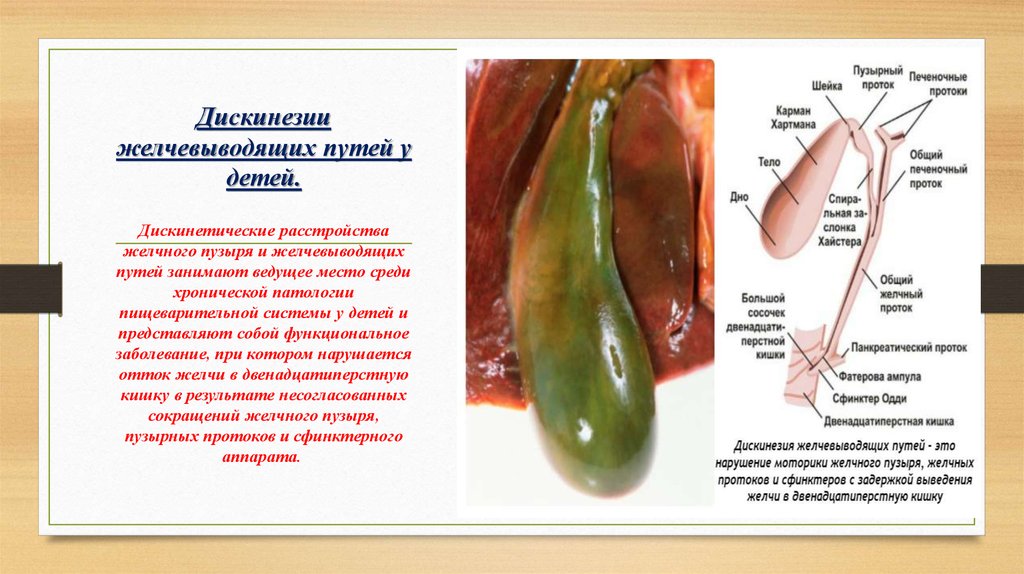
 , 47
, 47  , 47
, 47  , 47
, 47 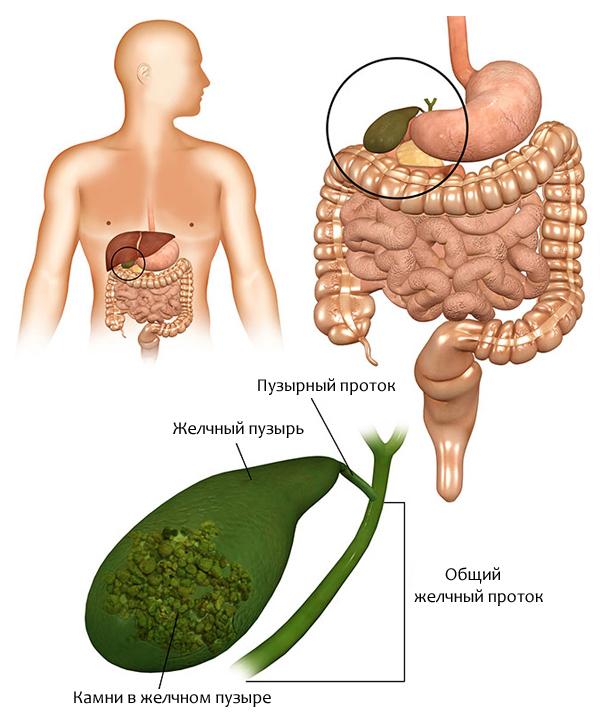 Ударников, 19
Ударников, 19  Маршала Захарова, 20
Маршала Захарова, 20 
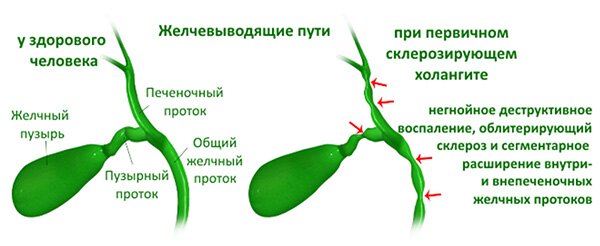
 Кишечник. 1996, 38: 277-281.
Кишечник. 1996, 38: 277-281.
 : Рак желчных путей. N Engl J Med. 1999, 341: 1368-1378.
: Рак желчных путей. N Engl J Med. 1999, 341: 1368-1378. Dig Dis Sci. 2005, 50: 1734-1740.
Dig Dis Sci. 2005, 50: 1734-1740. П. Опухоли гепатобилиарной системы. Флетчер CDM (ред. :). Диагностическая гистопатология опухолей. Лондон: Черчилль Ливингстон, 2000, стр. 411-460.
П. Опухоли гепатобилиарной системы. Флетчер CDM (ред. :). Диагностическая гистопатология опухолей. Лондон: Черчилль Ливингстон, 2000, стр. 411-460. Печень при СПИДе. Semin Liver Dis. 1997, 17: 335-344.
Печень при СПИДе. Semin Liver Dis. 1997, 17: 335-344.