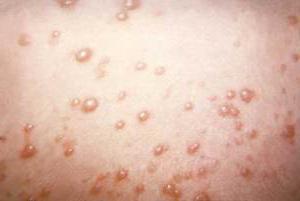
Сыпь на теле у взрослого фото с пояснениями что это может быть
Кожа реагирует на проявление болезни быстро и наглядно. Так организм подаёт тревожный сигнал человеку, чтобы он обратил внимание на свое здоровье. Сыпь – это симптом, в том числе, опасных инфекционных и венерических заболеваний. Посетив врача дерматолога, каждый пациент изучит инструкцию сыпь на теле у взрослого фото с пояснениями. Чтобы исключить подозрение на венерические либо инфекционные заболевания необходимо сдать анализ крови. Надо отметить, что сдать анализы на венерические заболевания гораздо проще, чем обследоваться на наличие скрытых инфекций или паразитов.
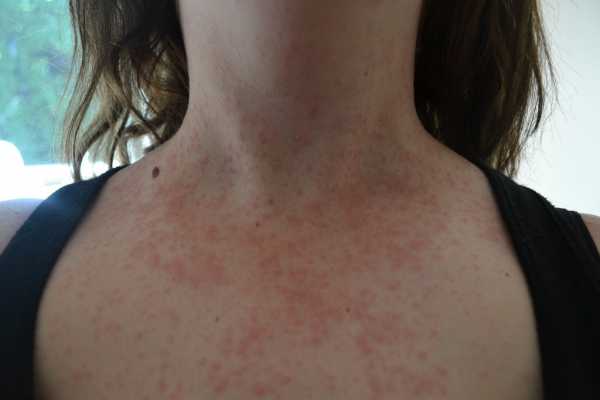
Сыпь на теле у взрослого фото с пояснениями что может быть
Взрослые люди редко болеют детскими инфекциями: оспа ветряная, корь, краснуха, а потому, если появилась сыпь на теле у взрослого, то есть причина волноваться. Главное принять меры быстро – сдать анализ крови после посещения врача. Порой бывает трудно установить диагноз при выявлении инфекционных и аутоиммунных заболеваний. Например, пациент ищет в организме паразитов, венерические заболевания, разного рода инфекции, а у него проявилась аллергия на прием медикаментов.
Известно, что аллергия является тяжелым аутоиммунным заболеванием, при котором организм уничтожает себя сам. Не менее тяжело протекает красный плоский лишай – заболевание аутоиммунное, не заразное для окружающих, но поражающее кожу:
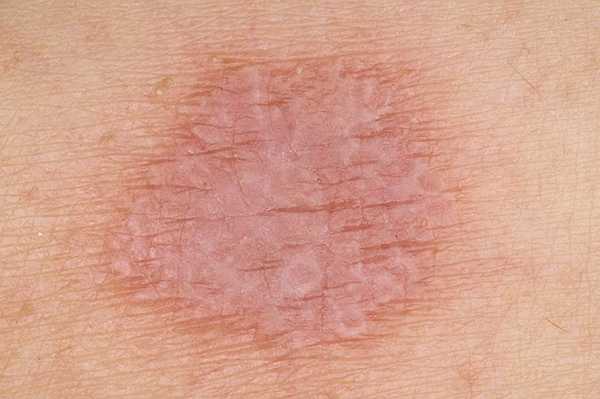
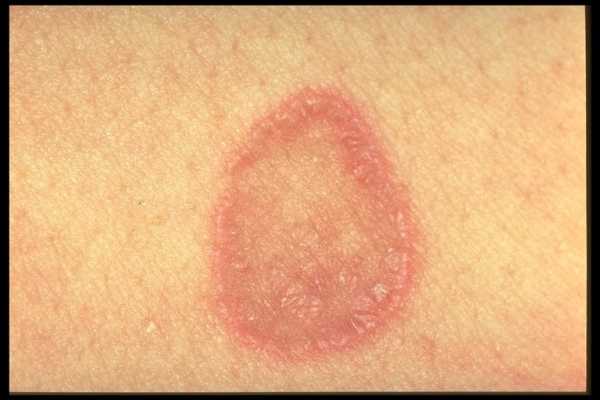
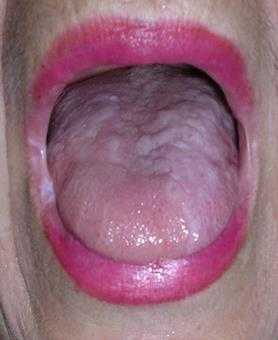
Сыпь при аутоиммунных заболеваниях может появляться и исчезать, а потом проявляться вновь и поражать новые участки кожи. Вылечить такую сыпь невозможно, сыпь на теле у взрослого фото с пояснениями не помогут. Необходимо перепрограммировать организм на возрождение. Причина многих аутоиммунных заболеваний кроется в энергетическом сбое. Стоит человеку отдохнуть от стрессов, уехать в чистые уголки природы, изменить свой рацион питания в пользу лесных ягод, овощей и фруктов, натурального белка и болезнь отступает.
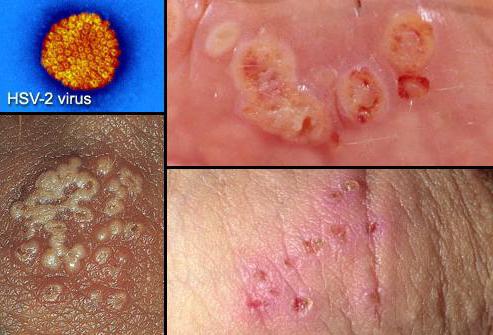
Сифилитическая сыпь фото у мужчин и симптомы
Коварство сифилиса в том, что зачастую заболевание проявляется не сразу. Вместе с тем, лечение сифилиса возможно лишь на ранних стадиях, когда сыпь является первым симптомом.
Распознать опасное заболевание поможет врач, анализ крови и памятка – сифилитическая сыпь фото у мужчин и симптомы. Без анализа крови в диспансере определить заболевание невозможно. При любых высыпаниях необходимо сдать анализы на сифилис.
На первой стадии болезни сыпь на теле у взрослого фото с пояснениями у мужчин появляются язвочки во рту, на слизистой носа, в паху.
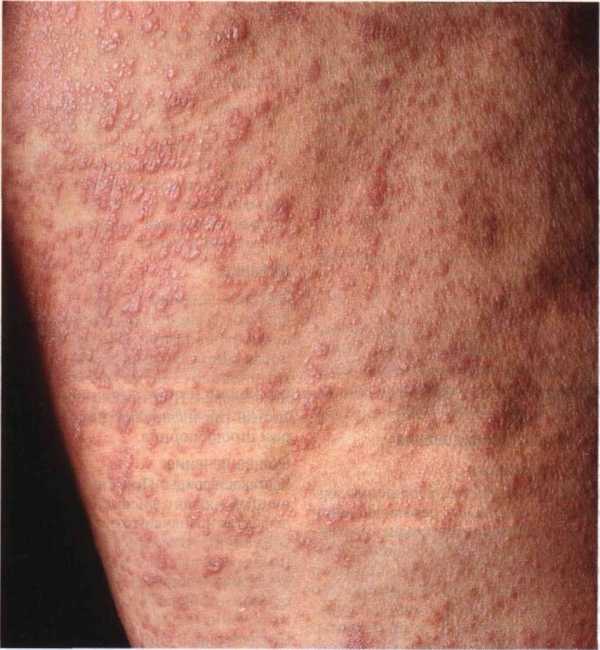
Может появиться шанкр – уплотнение.
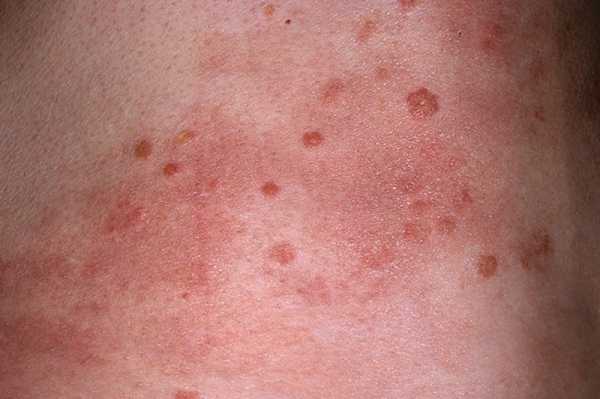
Характерно то, что язвочки не болят и вскоре уходят сами. Уже через тридцать дней сифилис проявляется снова, но уже красно – коричневой сыпью, выпадением волос, язвами.
Сыпь может быть в виде розовых пятен или папул. При этом болезненных ощущений нет. В течение месяца или девяти вторичные симптомы исчезают. На последней стадии заболевания кожа может покрываться язвочками незаживающими, деформируются суставы, разрушаются внутренние органы и нервные клетки, поражается мозг.
Сифилитическая сыпь фото у женщин и симптомы
В женском организме сифилис проявляется ещё боле скрытно. Видимо в этом причина частых случае обнаружения заболеваний только на третьей стадии, когда уже почти невозможно спасти пациента. Сыпь на теле женщины появляется уже на второй стадии, когда упущено много времени для лечения. Сифилитическая сыпь у женщин симптомы важно знать, чтобы дать себе шанс на выздоровление.
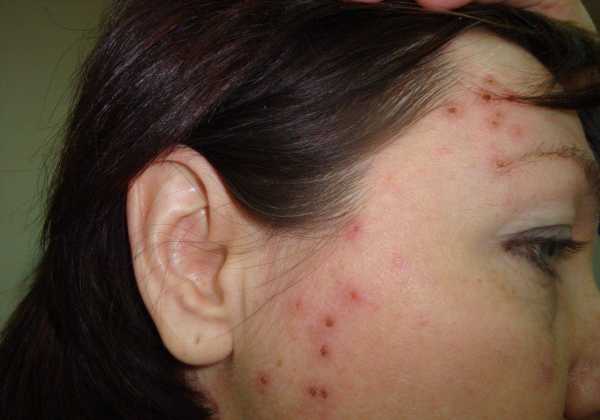
Заметив сыпь на теле у взрослого фото с пояснениями, пятна или папулы на шее, вокруг рта, руках, ногах, ступнях и ладонях следует немедленно обратиться в диспансер к врачу венерологу. Сыпь при сифилисе отличается тем, что неприятна внешне, но не болит и не чешется. Вместе с тем, может держаться несколько месяцев или исчезнуть за один месяц. Кожа выглядит нездоровой, поэтому можно сказать, что внешность женщины обезображивается.
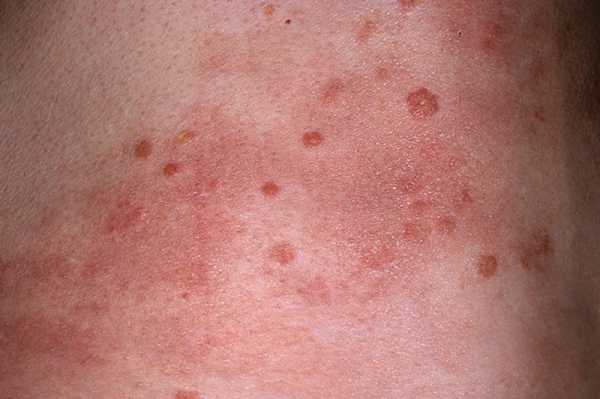
Кроме того, сыпь может дислоцироваться под молочными железами, на внутренней части бедер, вокруг и внутри влагалища. Высыпания на теле чередуются с изъязвлениями или проявляются вместе. Гнойные язвочки могут долго не исчезать, но при этом боли не ощущается.
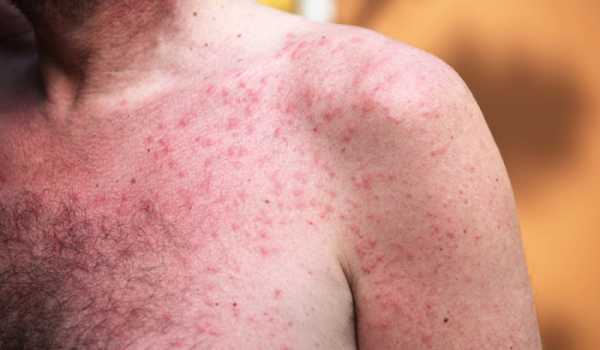
Аллергическая сыпь на теле у взрослого лечение
Последствия стресса и изобилие бытовой химии, вредные добавки в пище не проходят бесследно для человека. Внезапно может появиться сыпь на теле у взрослого фото с пояснениями не помогут, она — аллергическая, что свидетельствует о сбое в организме. Сыпь может быть временной или постоянно усугубляться, принимая всё более грозные очертания. Так отдельные папулы могут объединяться в очаги.
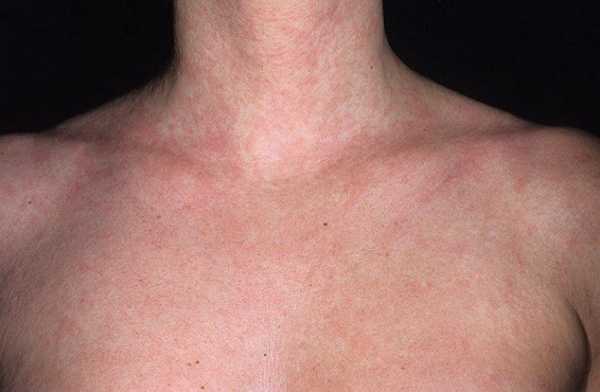
Увидев на теле сыпь, необходимо, в том числе, посетить врача аллерголога для осмотра и обследования, а также для изучения брошюры: аллергическая сыпь на теле у взрослого лечение.
Первым делом при аллергии необходимо почистить организм от токсинов и аллергенов.
Читайте также Как от шлаков и токсинов очистить организм
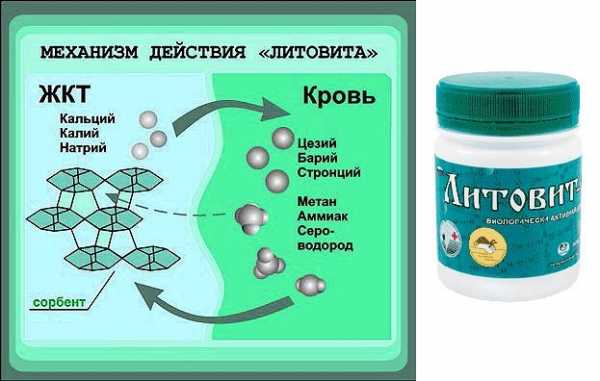
Подойдет любой сорбент, но лучше всего использовать природные минералы. Например, сорбент «Литовит» способен уменьшить показатели эозинофилов в крови на 90% за один месяц, что свидетельствует об очищении организма на межклеточном уровне.
Соблюдение диеты при пищевой аллергии – важнейшее условие успешного лечения. После того, как пробы покажут на какие продукты аллергия, надо питаться продуктами, которые разрешит врач.
До получения результата проб следует исключить из питания продукты – провокаторы:
- цитрусовые,
- сладости,
- копченое мясо и рыбу,
- острые специи,
- красные овощи и фрукты,
- а также алкоголь.
Сыпь на теле у взрослого фото с пояснениями пищевой аллергии:
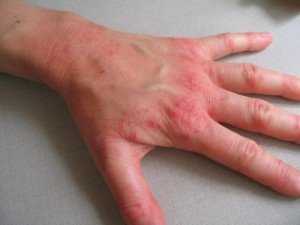
Посуду мыть при аллергии на бытовую химию нельзя без резиновых перчаток. Стирать следует в машине стиральной. Лучше использовать в быту безопасные средства на основе растений, например от компании Amway. При аллергии на бытовую химию кожа рук и лица пациента покрывается красными пятнами, а затем сплошной коркой.
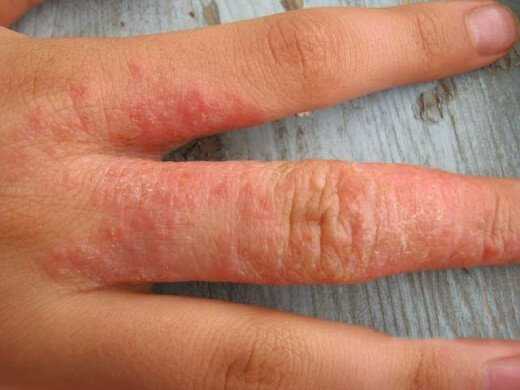
При этом ощущения болезненные, а поврежденная кожа имеет свойство трескаться. В открытые раны может попасть инфекция. Аллергия без лечения приводит к псориазу и довольно часто.
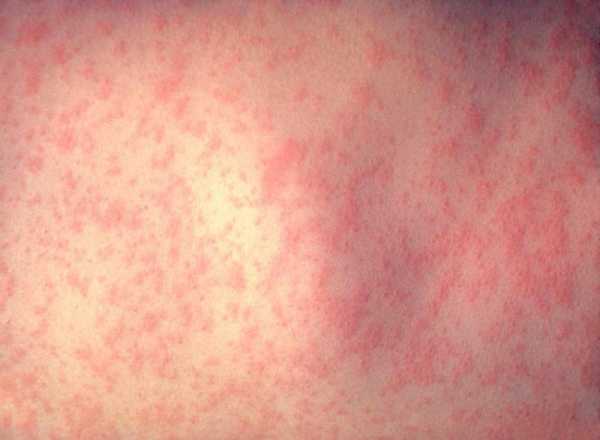
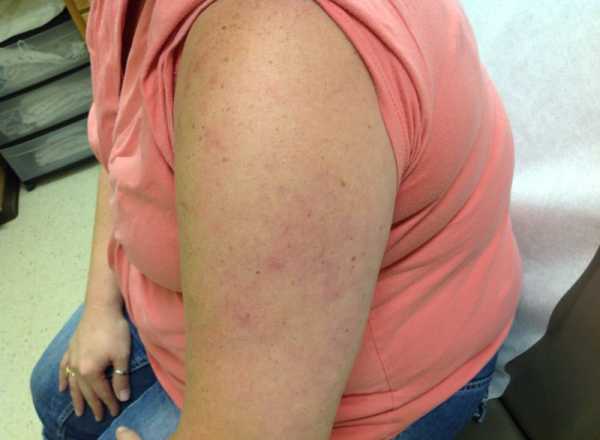
Красная сыпь на теле у взрослого и чешется
Причиной сыпи могут быть инфекции или аутоиммунные заболевания. Если сыпь на теле у взрослого фото с пояснениями чешется, то такой симптом говорит о том, что не все потеряно и надо принять меры к лечению. Хуже может быть только сыпь, которая ничем не беспокоит и характерна для сифилиса.
Сыпь при чесотке в первую очередь появляется на животе и ладонях.
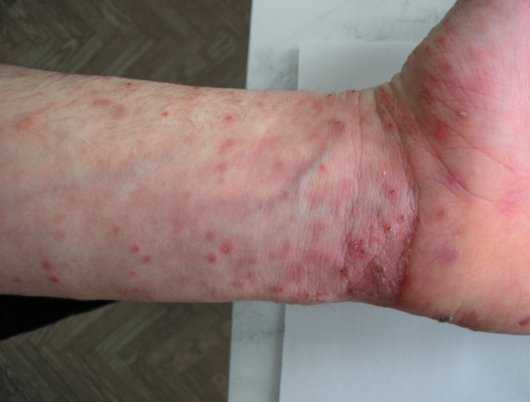
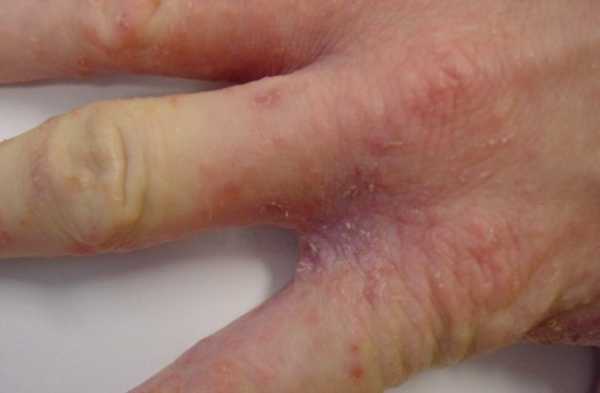
Внешне выглядит как группа мелких красных папул, наполненных жидкостью с точкой в центре. Надо сказать, что точка указывает на ход, который оставил чесоточный клещ в слое кожи.
Читайте также Первые признаки и симптомы чесотки с фото
Приходит красная сыпь на теле у взрослого и чешется также при аллергии, красном плоском лишае, псориазе.
Псориаз сыпь на теле у взрослого фото с пояснениями:
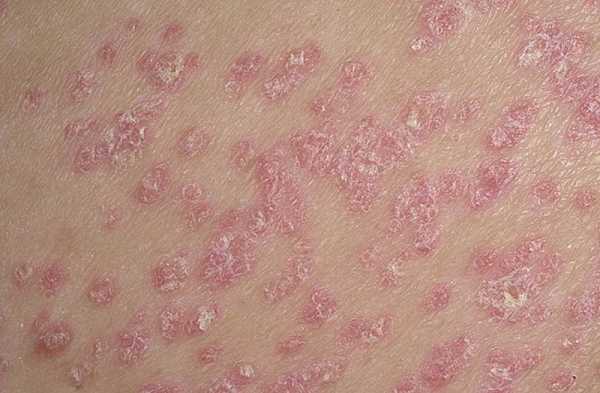
Вылечить сыпь невозможно, поскольку необходимо лечить причину, а не следствие. Такие системные заболевания поражают организм на почве длящегося стресса, приема медикаментов, отравления алкоголем или могут быть осложнением после перенесенной инфекции. Во всех случаях заболеванию предшествует ослабление иммунитета.
Сыпь на теле у взрослого и не чешется, что это может быть
Отсутствие зуда и болевых ощущений при высыпаниях у взрослых может быть не только при венерических заболеваниях, но и в других случаях. Чтобы не заниматься самолечением и диагностикой в интернете, следует посетить стационар. Сыпь на теле у взрослого и не чешется, что это может быть объяснит врач дерматолог и венеролог.
Если в организм внедрился контагиозный моллюск, то вскоре на коже появятся образования узелковые розового или красного цвета, похожие на складки с белой жидкостью внутри. Такие узелки не болят и не чешутся. Если надавить на узелок, то жидкость заразная для человека появится снаружи.
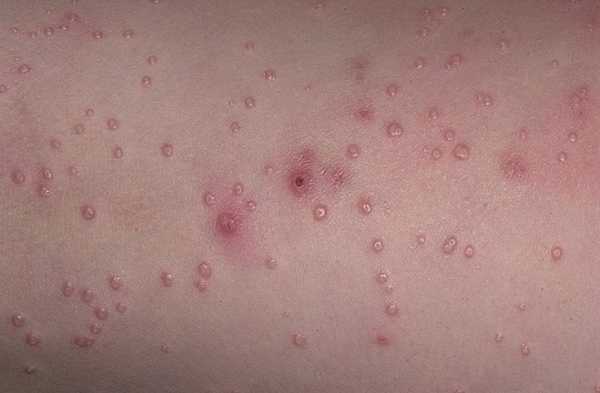
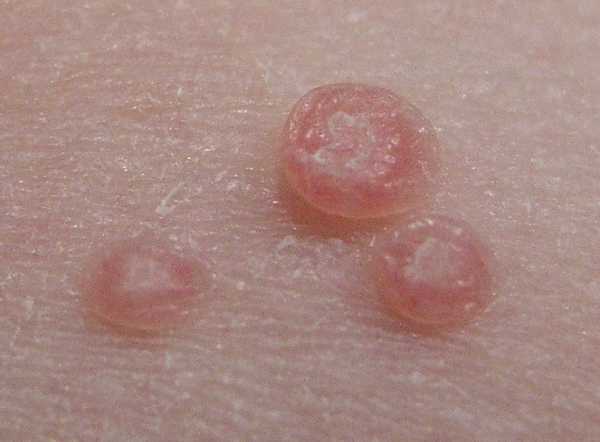
Высыпания могут быть следствием ослабления иммунитета кожи и при приеме укрепляющих препаратов бесследно уходят и не появляются. В этом случае сложнее всего установить причину, поскольку изучая сыпь на теле у взрослого фото с пояснениями не получите результата. Анализы не покажут инфекции или паразитов в крови, аллергенов или иной патологии. Но при этом кожа будет страдать. Следует правильно питаться и принимать БАДы на основе натуральных компонентов, особенно в промышленных городах, чтобы поддерживать иммунитет на должном уровне.
womaninc.ru
аллергическое, красное высыпание на теле, подбородке
Сыпь на теле у взрослого человека свидетельствует об определенных проблемах. Каждая разновидность высыпаний появляется при различных нарушениях и болезнях. При появлении сыпи стоит обратиться к врачу — дерматологу, аллергологу или инфекционисту.
Сыпь на теле может появляться как у детей, так и у взрослых в любом возрасте. Она может быть разной и поражать любые участки тела, но появление высыпаний всегда говорит о каких-либо неполадках в организме.
Сыпь на теле никогда не появляется просто так: это всегда свидетельствует о нарушениях работы организма
Разновидности высыпаний
Следует знать, что каждое заболевание имеет свои проявления, поэтому существует очень много разновидностей высыпаний. По их характеру можно самостоятельно определить, какие неполадки есть в организме.
Хороший врач-дерматолог при внешнем осмотре легко определит характер высыпаний на коже и даст предварительный диагноз
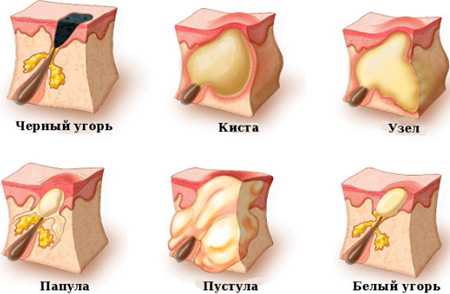
Виды элементов сыпи:
- Пятна. Это участки кожи, которые имеют отличную от всей остальной поверхности пигментацию. По размерам они бывают различными, могут сливаться друг с другом и распространяться по всему лицу и телу. В зависимости от цвета различают: витилиго — белые пятна, розеолы — красные пятна, пигментные пятна — коричневые. Пятна могут свидетельствовать о серьезных нарушениях работы организма: дерматит, сифилис, тиф, лейкодерма.
- Волдыри. Элементы, приподнятые над поверхностью кожи. Имеют шероховатую поверхность, могут достигать достаточно больших размеров. Пигментация кожи не изменяется. Такие высыпания обычно появляются после ожогов или укусов насекомых. Могут проходить самостоятельно через некоторое время.
- Пузыри. Образования, возвышающиеся над уровнем кожи, которые заполнены жидкостью, гноем или серозным содержимым. При этом пузыри различают по размеру: везикулы — до 5 мм, пустулы — более 5 мм. Эти высыпания могут появляться при аллергических заболеваниях кожи, а также при ветряной оспе, экземе, герпесе и лишае.
- Язвы. Ранки, которые могут образовываться сами по себе или после вскрытия пузырьков. Как правило, плохо заживают, могут покрываться гнойными выделениями. Большие язвы называют эрозиями. Обычно их появление говорит о серьезных нарушениях в организме, таких, как сифилис или заражение крови.
- Гнойнички (пустулы). Похожи на пузырьки, однако могут поражать более глубокие слои эпидермиса. В них находится только гнойное содержимое, такие высыпания обычно появляются при угревой сыпи, а также фолликулезе, фурункулезе, пиодермии.
Угри чаще всего возникают на лице, а также на груди и спине. Такие высыпания обычно проявляются в подростковом периоде, но могут беспокоить и взрослых.
- Эритема. Воспаленный участок кожи, который незначительно возвышается над общим уровнем и имеет красный цвет. Может появляться как при аллергических реакциях, так и при серьезных инфекционных заболеваниях.
- Пурпура. Темно-фиолетовые или синюшные пятна, которые возникают в результате подкожного кровоизлияния. Могут появляться при физическом воздействии, а также при гемофилии, цинге, лейкозе, нарушении кровообращения любого характера.
- Узел. Располагается под кожей и на ощупь напоминает уплотнение. При этом изменяется не только цвет кожи, но ее рельеф и консистенция. Маленькие узелки (до 10 см в диаметре) возникают при дерматитах, бородавках, псориазе, папилломах, экземе и плоском лишае. Более крупные узлы появляются при серьезных проблемах, при исчезновении оставляют после себя рубцы.
информация для прочтения
Причины появления сыпи
Как уже было сказано ранее, любые высыпания на коже свидетельствуют о каких-либо нарушениях. Можно выделить три основные причины появления сыпи на теле у взрослых:
- Аллергические заболевания (атопический дерматит, экзема).
- Инфекционные поражения (корь, краснуха, ветрянка, герпес).
- Заболевания крови и сосудов (гемофилия, лейкоз).
При аллергических реакциях сыпь на коже не является единственным клиническим проявлением. Человек обязательно ощущает и другие симптомы аллергии: заложенность носа, конъюнктивит, кашель, чихание, затруднение дыхания. Если красная сыпь на теле у взрослого чешется, то это, скорее всего, признак аллергии.
Важно! Аллергические реакции могут поражать органы дыхания, поэтому стоит немедленно обратиться к врачу, чтобы исключить риск удушья.
Аллергия часто проявляется на лице в виде мелких высыпаний, которые сильно зудят
При инфекционных поражениях организма болезнь сопровождается повышением температуры, общей интоксикацией, плохим самочувствием. Человек плохо спит, пропадает аппетит, может появляться боль в суставах. Также могут появляться симптомы простуды: кашель, озноб, заложенность носа и нарушения пищеварения (жидкий стул или запор).
Болезни крови и сосудов характеризуются изменением качественного состава крови, нарушением проницаемости сосудистой стенки, затруднением свертываемости. В результате появляются кровотечения и кровоподтеки, синяки, петехиальная сыпь в виде мелких множественных кровоизлияний на коже и слизистых.

Гемофилия — это страшное заболевание, при котором кровь теряет способность к свертыванию. Люди с такой болезнью редко доживают до зрелого возраста.
Локализация сыпи
Каждое заболевание имеет свои «излюбленные места», поэтому следует знать, в каких случаях сыпь появляется на теле, лице, руках и ногах.
Сыпь на теле
Если кожная сыпь у взрослых появляется на спине, животе, в области паха — значит, есть вероятность наличия серьезной инфекции. Следует обязательно обратиться к врачу и ни в коем случае не пытаться лечить заболевание самостоятельно.
Самые распространенные заболевания
Часто высыпания на теле образуются при аллергических реакциях, например, на продукты питания, шерсть животных, лекарственные препараты. Как выглядит аллергическая сыпь? Высыпания могут быть в виде мелких пятнышек, либо достигать достаточно больших размеров и сливаться друг с другом. Аллергия часто сопровождается и другими симптомами, либо проявляется только в виде сильно зудящих пятен. В любом случае, не стоит их расчесывать, необходимо обратиться к аллергологу или дерматологу, выяснить причину реакции и принять антигистаминные препараты.
Также пятна на теле у взрослых могут возникать при инфекционных заболеваниях:
- Краснуха характеризуется появлением крупных красных пятен, одновременно воспаляются затылочные лимфатические узлы.
- Если пятна быстро превращаются в пузырьки с жидкостью, возможно, человек заболел ветряной оспой или опоясывающим лишаем. При ветрянке никогда не бывает сыпи на ладонях.
- Скарлатина сопровождается мелкой красной сыпью, наиболее яркой в районе паха и подмышечных впадин, а также повышением температуры, воспалением горла (как при ангине). Носогубный треугольник остается бледным, свободным от сыпи. В этом случае необходимо немедленно вызывать врача на дом.
Ранее мы писали о лечении красной сыпи на теле ребенка и рекомендовали добавить эту статью в закладки.
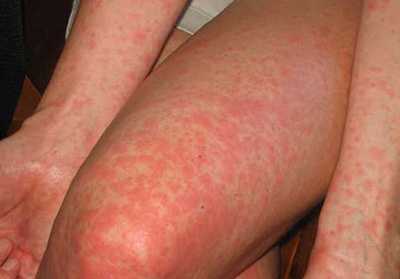
Хотя скарлатина является детским заболеванием, она может возникнуть и у взрослого. Симптомы при этом схожие.
Важно! Если появление пятен сопровождается повышением температуры, необходимо обязательно обратиться к врачу, так как это свидетельствует о развитии инфекции.
В преклонном возрасте часто происходит естественное нарушение пигментации, вследствие чего появляются коричневые или рыжие пигментные пятна. Они возникают не только на теле, но и на лице, руках и ногах.
Сыпь на лице
Высыпания на лице являются самыми распространенными как у взрослых, так и у детей. Здесь находится огромное количество мелких сосудов, кожа очень нежная, поэтому легко реагирует на все внешние раздражители. Появление сыпи на лице у взрослого должно стать поводом для обращения к врачу.
Причины возникновения
Самой основной причиной появления сыпи на лице является гормональный дисбаланс, ведущий к образованию прыщей. Они могут преследовать человека до зрелого возраста, сигнализируя о различных сбоях, в том числе в системе пищеварения, аллергических реакциях, нарушениях работы иммунной и эндокринной системы. Иногда сыпь на лбу у женщин причиной имеет длительный прием гормональных препаратов.
Совет! Если появляются прыщи, их ни в коем случае не стоит выдавливать: гной, содержащийся в угрях, может проникнуть в кровь или лимфатические потоки, что приведет к распространению инфекции по организму. Худший вариант — сепсис (заражение крови).
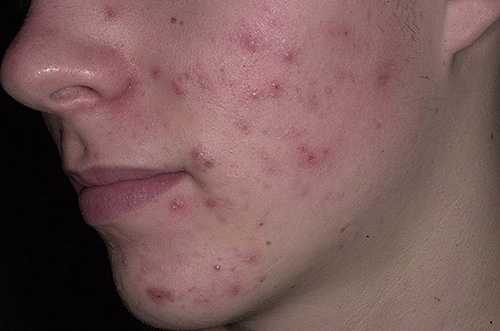
Угревая сыпь на лбу, подбородке или щеках свидетельствует о проблемах, с которыми необходимо бороться изнутри. Косметические средства не спасут от сыпи во взрослом возрасте.
Еще одной причиной появления высыпаний на лице может быть нехватка витаминов — авитаминоз. Также пятнышки могут появляться и при их переизбытке, поэтому необходимо следить за балансом витаминов и микроэлементов, сдавать анализы и принимать поливитамины по рецепту врача в зимний и весенний период.
Проявления аллергии часто сопровождаются высыпаниями на лице. Аллергическая сыпь на подбородке и щеках может появляться при употреблении в пищу большого количества цитрусовых, шоколада и экзотических фруктов. Эти продукты являются сильными аллергенами и способны спровоцировать реакцию даже у абсолютно здорового человека.
Важно! Аллергия может сопровождаться опуханием мягких тканей. Это может привести к развитию отека Квинке, который опасен для жизни.
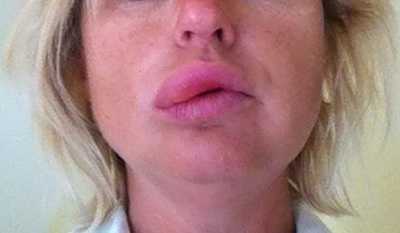
Первым симптомом развития отека Квинке является опухание губ. В этом случае необходимо немедленно вызывать скорую помощь.
Сыпь на лице может появляться и при кожных инфекциях. При этом она напоминает обычную угревую сыпь, однако не поддается лечению препаратами от угрей. Кожные клещи, стрептококки и моллюски требуют применения антибиотиков и других противомикробных препаратов.
Также высыпания на лицее могут появляться при нарушении пищеварения, неправильном уходе за кожей лица, нервных расстройствах. Все эти проблемы должен лечить соответствующий врач, но в первую очередь необходимо обратиться к дерматологу.
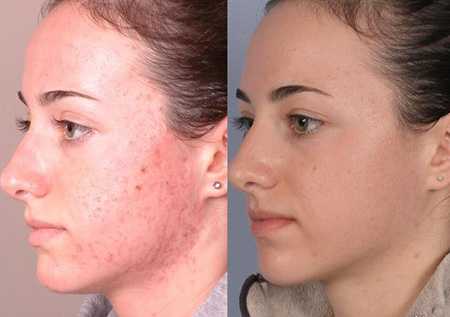
Подкожные клещи проникают в глубокие слои кожи, питаясь ее клетками и выделяя продукты жизнедеятельности, которые и провоцируют появление сыпи
Сыпь на руках и ногах
Наши конечности также подвержены возникновению сыпи во взрослом возрасте. При этом она считается относительно безопасной, если имеет неинфекционную природу. Важно суметь правильно определить, действительно ли это сыпь, или обычный укус комара.
Основные заболевания
Чаще всего сыпь на руках и ногах появляется при аллергических реакциях, так же, как и на всем теле. При этом аллергия может возникать на пищевые продукты, лекарства, шерсть животных, а также при контакте с химикатами, синтетическими тканями, тесной одеждой. При контактной аллергии появляются красные пятна, которые проходят самостоятельно через некоторое время. Если этого не происходит, значит, причина кроется в другом.
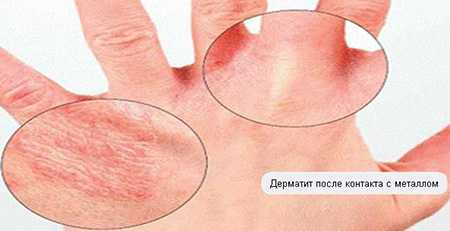
Контактный дерматит — самая распространенная аллергическая болезнь. Часто покраснения появляются на руках, если носить некачественную бижутерию или драгоценные металлы.
Отдельного внимания заслуживает сыпь, которая появляется между ног, в паховой зоне, а также на внутренней поверхности бедер. Чаще всего такие высыпания говорят о неправильной гигиене и повышенной влажности, а также о заболеваниях половой системы. Потому при появлении покраснений необходимо обратиться не только к дерматологу, но и к венерологу для проведения диагностики.
Важно. На стопах и пальцах ног высыпания появляются при грибковом поражении. При этом чувствуется сильный зуд, может изменяться цвет и структура ногтей. Грибковые поражения заразны, они свидетельствуют о других серьезных нарушениях работы внутренних систем, поэтому нужно обязательно обратиться к инфекционисту.
Даже если вы на сто процентов уверены, что знаете причину появления сыпи, рекомендуется посетить своего врача, чтобы пройти диагностику. Возможно, в организме имеются какие-либо патологии, с которыми необходимо бороться на начальных стадиях.
zkozha.ru
Сыпь на теле у взрослого. Что это может быть, если чешется, мелкая в виде прыщиков, крупная с покраснениями. Фото и как лечить
Высыпания часто являются признаком развития воспалительных процессов, формирования патологий, свидетельствуют о попадании в организм человек вирусов или инфекции. Локализация может произойти на любом участке тела, конечностях, лице и даже на голове под волосяным покровом.
Сыпь, появившись на теле у взрослого, чешется, что доставляет массу неудобств и вызывает неприязненное отношение окружающих. Природа высыпаний бывает инфекционной и неинфекционной.
Содержание статьи:
Причины появления сыпи
Состояние кожного покрова говорит о качестве работы внутренних органов и систем. Оснований для появления признаков болезни на кожном покрове множество.
Сыпь проступает при:
- изменении в функционировании иммунной системы;
- аллергических реакциях, вызванных длительным приемом медикаментов;
- патологических заболеваниях пищеварительной и эндокринной систем;
- нарушении работы печени и болезни соединительной ткани;
- доброкачественных и злокачественных новообразованиях.
Кроме того, возникновение прыщей катализируется стрессами и нервными расстройства.
Диагностика основывается на ознакомлении с анамнезом и объективном исследовании состояния организма включающем в себя:
- определение мест локализации и очередности появления высыпаний;
- изучение длительности процесса развития и характера сыпи;
- ознакомление с предрасположенностью к аллергическим реакциям;
- выявление лекарственных средств, которые принимались в течение предшествующего времени.
Обязательно проверяется наличие у человека патологических заболеваний и возможность контактов с инфекционными больными. Лечение назначается после осмотра больного и определения источника происхождения сыпи.
Заболевания
Наиболее частой причиной появления кожных высыпаний становятся болезни.
Этиология их развития может быть разной, но у них имеется характерные сопутствующие симптомы:
- резкое повышение температуры тела;
- озноб, недомогание, головокружение;
- потеря аппетита, подташнивание;
- нарушение работы ЖКТ, понос;
- насморк, кашель, головная боль.
Также возможны болевые ощущения при глотании, резь в глазах, шум в ушах. Инфекционные заболевания передаются воздушно-капельным путем. Сыпь появляется в начальной стадии болезни и распространяется фактически по всему телу.
Неинфекционные поражения кожи бывают при аллергии и заболеваниях соединительной ткани или сосудов, таких как системная красная волчанка, тромбоцитопеническая пурпура, лишай и других.
Сыпь от солнца
Определенный вид аллергической реакции, возникающий у чувствительных к ультрафиолету людей.
- В 60% случаев появляется на лице, а в остальных на открытых участках тела.
- Проявляется появлением покраснений с зудом, при длительном воздействии раздражителя могут возникнуть волдыри или начинается шелушение.
- После пропадания сыпи в местах ее локализации кожа остается пигментированной.
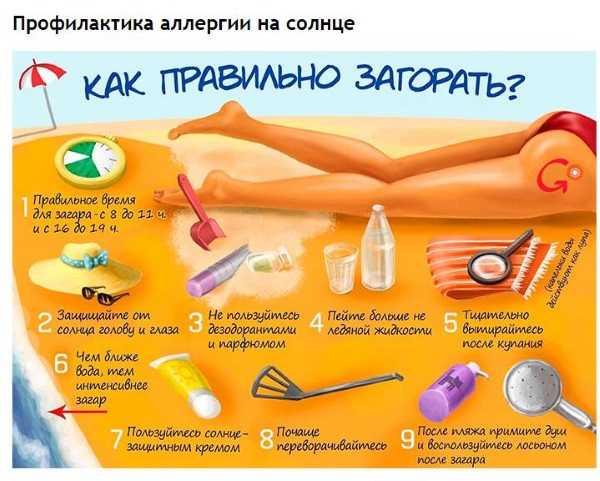
Заболевание бывает генетическим и появившимся в результате длительного приема определенных медикаментов.
Высыпания после родов
Развиваются в результате снижения иммунитета и ослабления организма вызванного беременностью и родами.
Причиной могут быть:
- хроническими заболеваниями;
- нарушениями в работе желчного пузыря и печени;
- психологическим стрессом;
- недостатком кальция и ослабленным иммунитетом женщины.
Увеличение синтеза кортизола с одновременным повышением прогестерона нарушают баланс, приводя к гормональным изменениям. Использование кремов, мазей, лекарственных препаратов и неправильное питание могут спровоцировать зудящую сыпь похожую на крапивницу.
О чем говорит внешний вид сыпи
Любой вид высыпаний является первичным элементом, так как появляется на чистой коже. В зависимости от интенсивности и места расположения указывает на нарушения в работе всего организма или отдельных его систем.
Поставить диагноз только на основании того, что сыпь на теле у взрослого чешется, невозможно, так как требуются дополнительные исследования.
Кожные новообразования встречаются нескольких видов:
- пузырьки с жидкостью,
- чешуйчатые образования;
- с гиперемией зоны поражения;
- возвышающиеся на кожным покровом;
- хаотично расположенные, по цвету схожие с дермой.
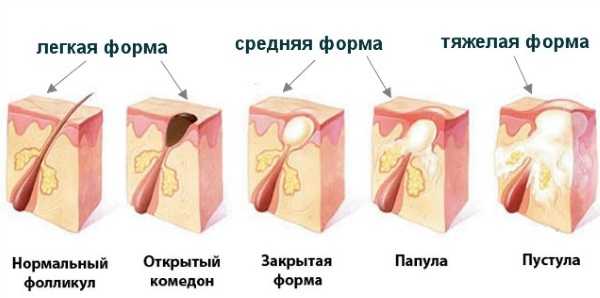
Фактически, при всех высыпаниях наблюдаются зуд, жжение, сухость и шелушение кожного покрова.
Мелкая сыпь
Может появиться в период скрытой фазы заболевания.
На кожном покрове данный вид высыпаний представлен папулами, пузырьками или пятнами:
- имеют оттенок от бледно-розового до ярко-красного;
- на ощупь слегка выпуклые;
- кожа в местах их расположения шершавая.
Место локализации, так же как и динамика распространения определяется типом заболевания и его длительностью.
Крупная сыпь
Высыпания формой напоминают комариные укусы. Могут появляться в виде прыщиков, точек или пятен. Крупными пятнами отдельные участки тела покрываются при витилиго, тифе, сифилитической розеоле, токсикодермии. Пятно при пальпации частично исчезает, а затем появляется снова.
Красная сыпь
Преимущественно появляется у людей с повышенной чувствительностью к пище и лекарственным препаратам. Представляет собой четко очерченный участок кожного покрова ярко-красного цвета. При рожистых воспалениях и заболеваниях инфекционного типа места локализации сыпи слегка возвышаются.
Водянистая сыпь
Волдыри, состоящие из пузырьков, преимущественно округлой формы заполненных мутной, прозрачной или кровянистой жидкостью, являются кожным поражением инфекционной либо аллергической природы.
- Высыпания с диаметром, не превышающим ½ см, расположенные в эпидермисе или под ним, появляются при герпесе, экземе, аллергическом дерматите, ветрянке, опоясывающем лишае.
- Проявления большего размера располагаются на воспаленной и неизмененной коже и появляются из-за отслоения эпидермиса от дермы. Основанием становятся укусы насекомых, ожоги растениями, крапивница, токсикоаллергические дерматиты, а также наследственно-генетические заболевания.
Если данный вид сыпи не проходит в течение 24 часов и имеет тенденцию к увеличению мест локализации, значит, необходима помощь специалиста.
Заболевания, вызывающие сыпь
В большинстве случаев появление сыпи на теле у взрослого человека, особенно если она чешется, является свидетельством появления заболеваний.
- При одних видах инфекции поражения кожного покрова сохраняются до полного выздоровления, а при других могут исчезнуть после перехода болезни к новой фазе развития.
- У всех высыпаний имеются специфические признаки, по которым можно предположить вид патологии.
Детские заболевания у взрослых часто дают картину отличную от классической формы.
Крапивница
Появляется на разных участках тела в виде высыпаний небольшого размера, которые постепенно могут сливаться в единое целое.
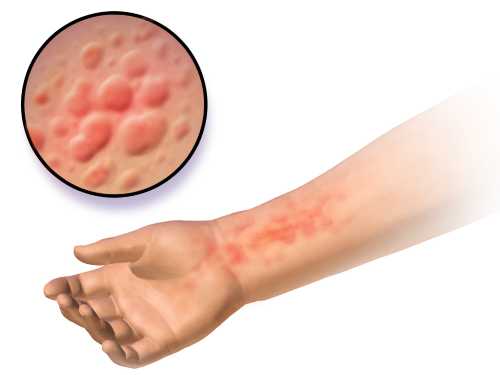
Причиной может быть:
- высокая чувствительность к определенному виду возбудителя, такого как продукты питания, химические вещества, шерсть животных, укусы насекомых и другие;
- нарушение механизма выработки антигенов и антител в результате длительного приема лекарственных препаратов, или сбоя иммунной системы;
- высвобождение из лейкоцитов ферментов и белков.
Форма, общая площадь и скорость образования зависит от источника ставшего катализатором раздражения.
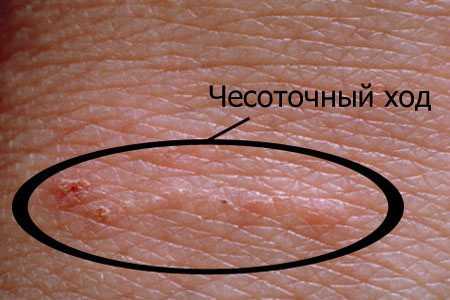
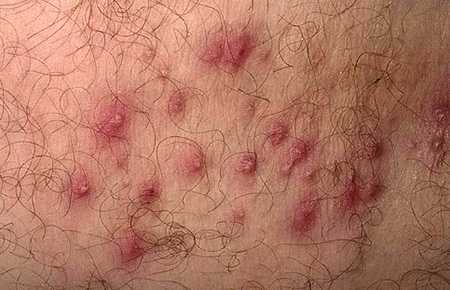
Чесотка
Данная сыпь на теле у взрослого сильно чешется, особенно в вечернее и ночное время суток. Причиной становится чесоточный клещ, делающий свои ходы в верхнем слое эпидермиса.
Инкубационный период в среднем составляет 1,5-2 недели.
- Если человек заражается не в первый раз, то аллергическая реакция может начаться на 2 сутки после попадания клещей на кожу.
- Проявляется образованием везикул и папул в местах проникновения паразитов.
Ходы похожи на выпуклые линии белесоватого цвета, расположенные в местах характерных для развития зудня.
Синдром Стивенса-Джонсона
Заболевание носит токсико-аллергическую природу.
Считается злокачественным типом экссудативной эритемы.
- В процесс вовлечены слизистые глаз и рта, а так же органы мочеполовой системы.
- Причиной выступает аллергическая реакция на прием антибактериальных препаратов.
- Из-за подавления защитных реакций организма происходит поражение кожи и подходящих к ней мелких кровеносных сосудов.
- Одним из симптомов развития является многочисленное высыпание багрово-красных пятен с возвышающимися над ними волдырями, в которых находится кровь или водянистая жидкость.
Точно механизм вызывающий заболевание не установлен. Часть специалистов считает, что здесь большую роль играет наследственный фактор. Согласно статистике у 1/10 пациентов наступает летальный исход.
Грибковые инфекции
Возникает как небольшое высыпание, больше похожее на пятнышко или укус насекомого.
- Для роста грибку необходимы определенные условия, поэтому основными местами поражений становятся влажные участки тела: пальцы ног, подмышки и пах, область живота под жировой складкой, грудные железы, волосяная часть головы и лицо.
- Передается заболевание путем соприкосновения.
- Заразиться можно в душе, бассейне и других местах общего пользования.
- Высыпания постоянно мокнут и зудятся. Вокруг них образуется отечность белого или красного цвета, опрелости.
- Имеется тенденция к слиянию нескольких мест проявления в одно.
Окраска, тип и характер сыпи варьируется от разновидности возбудителя.
Кишечные инфекции
Появление высыпаний при кишечных инфекциях вторично, так как основным симптомом являются диарея, рвота, повышение температуры, слабость, озноб и увеличение лимфоузлов. Сыпь на коже типична для брюшного и сыпного тифа, паратифов А и В, при кишечном иерсиниозе, глистных инвазиях, холере, дизентерии и ряде других болезней.
Контактный дерматит
Поражение происходит при непосредственном контакте участка кожного покрова с раздражителем.
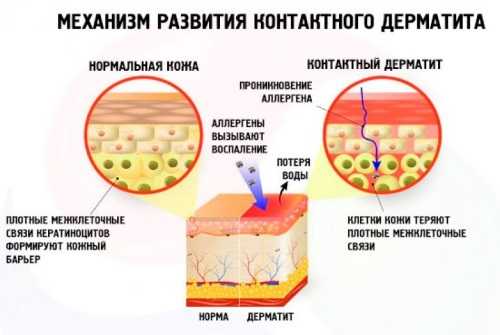
- В местах локализации появляется сильно зудящая сыпь.
- Участки высыпаний подвержены инфицированию и требуют особого ухода.
- Для избавления от заболевания требуется точное выявление причины и ее устранение.
Пиодермия
Поражение стафилококком и стрептококком вызывает образование на кожных покровах сыпи с гноем. Попадают вглубь кожи через раны и начинают развиваться при сбоях в обменных процессах, нарушениях работы ЖКТ кровеносной и центральной нервной систем. Катализатором болезни могут стать терапевтические методы лечения с длительным применением препаратов определенных групп.
В основном поражаются потовые и сальные волосы, страдают волосяные фолликулы:
- воспалительный процесс захватывает поверхностный и глубинный уровень;
- на коже в месте развития заболевания появляется высыпание, состоящее из мелких пузырьков заполненных мутной жидкостью;
- после заживления корочка отпадает без оставления рубцов.
Без специального курса антибиотиков и обработки мест поражения кожи остановить заболевание невозможно.
Фурункулез
Воспалительный процесс вокруг волосяного фолликула вызванный попаданием стафилококковой инфекции может стать причиной его гнойно-некротического заболевания.
- Спровоцировать образование множественных высыпаний могут гиповитаминозы, диабет и хронические интоксикации.
- На начальной стадии поражается только фолликул, а впоследствии оно распространяется на прилежащую сальную железу.
- После вскрытия происходит выделение густого гноя и в появившейся язвочке можно рассмотреть стержень, который впоследствии так же отторгается с гнойными массами и кровью.
Заболевание может быть локализовано на одном участке и носить распространенный характер. Лечение проводится под наблюдением специалистов. Основной причиной появления высыпаний является несоблюдение гигиены.
Фолликулит
Заболевание, вызванное воспалением волосяных фолликулов в результате попадания в кожу вирусов, грибков, бактерий и паразитов. Чаще всего возбудители попадают в мелкие ранки и микротрещины, имеющиеся на кожном покрове.
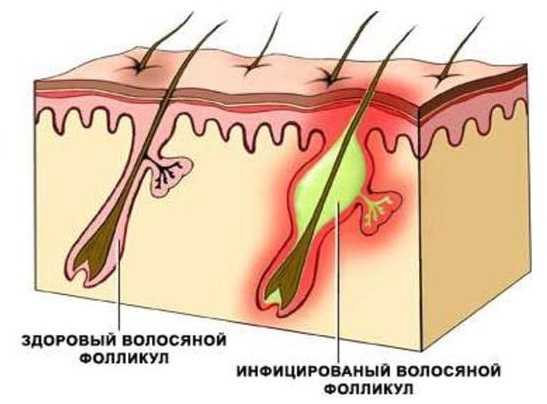
В начальной стадии характеризуется появлением вокруг волосков небольших высыпаний красного цвета, которые потом превращаются в гнойнички:
- после вскрытия на коже образуется корочка;
- осложнения становятся причиной образования фурункулов и абсцесса.
Развитие происходит при нарушении обменных процессов, а так же несоблюдении правил личной гигиены.
Экзема
Заболевание, при котором происходит воспаление кожного покрова, чаще всего сопровождающееся сильным зудом. Первым симптомом становится появление в верхнем подкожном слое розовых волдырей и сыпи. В пораженных местах покров утолщенный, сухой, покрасневший и шелушащийся.
При расчесывании места кожных высыпаний мокнут и кровоточат. Катализатором может стать постоянное воздействие определенного раздражителя. Появление заболевания в 60% случаев объясняется наследственностью и генетической предрасположенностью.Себорейная экзема у взрослых встречается редко. Может быть спровоцирована стрессами и гормональными сбоями.
Для нее характерно:
- наличие струпьев на веках и в наружном слуховом канале;
- на лице проявляется в местах расположения сальных желез;
- не чешется и легко поддается лечению.
Из-за большого количества типов лечение болезни проводится в индивидуальном порядке.
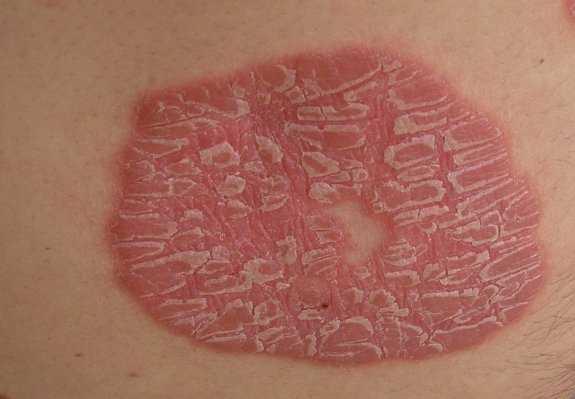
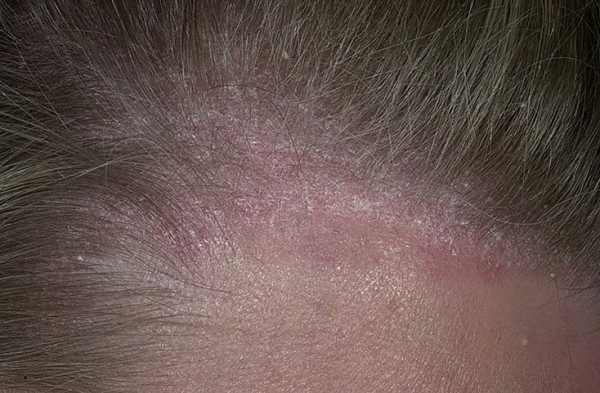
Псориаз
Сыпь на теле у взрослого локализуется в основном на локтях коленях и голове, чешется не слишком сильно. В запущенном состоянии может перейти на уши, грудь и другие части тела.
- В 90% случаев заболевание носит наследственный характер. Может возникнуть из-за инфекции.
- На начальной стадии появляются мелкие, розово-красные сухие бляшки круглой или овальной формы.
- Для данного вида высыпаний типичен серебристый, постоянно осыпающийся налет.
Известно, что причиной возникновения является ускоренный рост клеток кожи, но досконально данный вопрос не изучен. Визуально проявления похожи на экзему, в результате чего псориаз часто ошибочно принимают за нее.
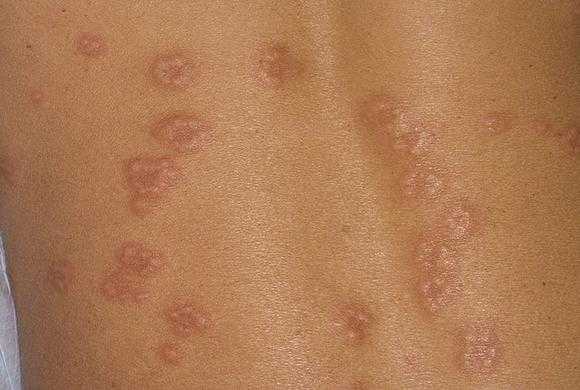
Лишай
Данное заболевание может быть следствием инфекционного заражения и возникать как сопутствующее при лимфомах, лейкемии и других нарушениях кроветворной системы. Вызывается представителем группы герпесвирусов. Чаще всего встречаются: разноцветный, розовый и стригущий виды.
В основном кожные высыпания расположены сегментарно и имеют одностороннюю локализацию:
- место нахождения не ограничивается определенным участком тела;
- представлены сыпью в виде пузырьков имеющих на вершине небольшое вдавливание;
- новообразования появляются постепенно, одна группа за другой;
- в местах поражения кожа имеет покраснение с коричневатым оттенком.
Для стригущего лишая типично выпадение волос в местах его формирования и образование нагноений. После окончания процесса развития на месте высыпаний остаются рубцы, а так же участки депигментированной кожи.
Аллергия
В основном появляется как ответная реакция на пищевую или медикаментозную непереносимость, а так же может возникнуть после введения сыворотки при лечении основного заболевания.

Об аллергической природе говорят места локализации на груди и конечностях:
- появляются неожиданно и быстро;
- могут менять форму и месторасположения;
- всегда сильно чешутся.
Если причиной стал контакт с раздражителем, то сыпь на теле у взрослого в местах, соприкоснувшихся с аллергеном, очень чешется. Характерного вида данные высыпания не имеют, могут быть как пятнистыми, так и пятнисто-папулезными, имеют тенденцию к слиянию. При условии дальнейшего воздействия аллергена происходит увеличение количества сыпи.
На участках, где высыпания держатся длительное время, появляются папулы и волдыри, а так же может начаться отслоение поверхностных слоев кожи.
Сифилитическая сыпь
Появляется во второй период развития. Не вызывает никакого дискомфорта, выявляется только при визуальном осмотре. Мелкая сыпь возникает на животе. Может быть выражена папулами, узелками или пятнами. Больной в этот период уже является носителем и служит источником заражения. Длительность высыпаний от 1 до 1,5 месяцев, после чего они бесследно исчезают.
При повторном появлении:
- локализуются в паху, на плечах и груди, возле заднего прохода;
- высыпания единичны и имеют бледный цвет.
Оставленное без лечения заболевание является причиной необратимого поражения внутренних органов и головного мозга.
Локализация сыпи
В зависимости от места высыпания, характера распространения и формы сыпь может указывать как на аллергические реакции, так и являться сигналом о кожных заболеваниях.
На лице
Данный участок трудно скрыть, поэтому его поражение сыпью доставляет больше всего неприятности больному.
Причиной становятся:
- кортикостероидные препараты, используемые при терапии;
- косметические средства и мази, содержащие аллерген;
- ненадлежащее соблюдение личной гигиены;
- нарушения работы эндокринной системы;
- возрастные гормональные изменения;
- сопутствующие и хронические заболевания.

Кроме того стать причиной ослабления защитных реакций кожного покрова и привести к появлению сыпи может длительное пребывание под прямыми солнечными лучами и частое посещение спа-салонов.
На теле
Сыпи на туловище является показателем развития инфекционных заболеваний:
- небольшие красные пятнышки, разбросанные по всему телу и не имеющие места точной локализации, бывают при сифилисе, розовом лишае и лекарственной токсидермии;
- для псориаза, дерматитов, аллергий и большинства детских инфекционных заболеваний характерна красная сыпь в виде папул, которая формирует небольшие новообразования, постепенно распространяющиеся по всему торсу.
Поставить диагноз может только дерматолог после исследования результата анализов.
На ногах и руках
Дерматит, грибковые инфекции, несоблюдение личной гигиены, аутоиммунные и другие заболевания могут привести к поражению кожи на руках и ногах и появлению на них различных высыпаний.
Оставлять без внимания сыпь на этих частях тела нельзя, так как они могут сигнализировать об ослаблении защитных реакций организма, а так же являться последствием аллергии на употребление нового продукта или использование неподходящего по составу средства.
Сыпь по всему телу
Появление покраснений, папул, бляшек и высыпаний на всех участках тела чаще всего бывает при заболеваниях характерных для детского возраста, таких как корь, ветрянка, краснуха.
Несмотря на то, что у взрослого человека эти болезни проходят в более тяжелой форме, чем у детей, тем не менее, при правильном и своевременном обращении к врачу они опасности не представляют.
Гораздо опасней инфекции и сопутствующие патологии, сопровождающиеся высыпанием по всему телу:
- скарлатина;
- разновидности тифа;
- энтеровирусная и менингококковая инфекции.
Множественными проявлениями сыпи характеризуются псевдотуберкулез, туберкулез и другие заболевания.
Что значит, если сыпь чешется?
Зудом сопровождаются не все высыпания. Он является симптомом определенного ряда заболеваний.

- Чешется сыпь при реакциях на продукты питания, медикаменты, химические и другие вещества, являющиеся для человека аллергеном.
- Зудят укусы комаров, пчел и других насекомых, в том числе паразитирующих на теле человека.
- Причиной так же может стать расстройство нервов, дерматиты и ряд патологий инфекционного типа.
В любом случае при появлении сыпи необходима консультация дерматолога, особенно важно это если:
- держится на протяжении нескольких дней и количество не уменьшается;
- подобное явление присутствует у кого-либо из близкого окружения;
- кроме высыпаний есть другие симптомы заболеваний;
- высыпания начинают превращаться в волдыри.
Для уменьшения зуда можно принять успокоительные и противоаллергические препараты.
Методы лечения
Основным при выборе способов воздействия является правильное диагностирование причин заболевания.
- Методы зависят от формы и степени протекания и могут потребовать хирургического вмешательства.
- Изначально используется консервативное лечение с применением физиотерапии, использованием противовоспалительных и антибактериальных мазей, противогрибковых препаратов, а так же наружная обработка высыпаний.
- Схема лечения подбирается индивидуально в зависимости от формы и причины поражения.
- Неинфекционные и не аллергические сыпи поддаются лечению средствами народной медицины.
Любое поражение кожи должно лечиться под наблюдением врача. Дозировка принимаемых лекарственных препаратов так же согласовывается со специалистом.
Популярные препараты для лечения сыпи
Для купирования побочных эффектов и негативных реакций организма, возникающих при кожных высыпаниях, используются антигистаминные препараты.
Самыми распространенными являются таблетки такие как:
- Кларитин;
- Аллегра;
- Зиртек;
- Семпрекс.
Универсальным средством врачи считают Супрастин и Тавегил, так как они быстро снимают симптомы. Отрицательной стороной является чувство сонливости, возникающее у пациентов из-за угнетения лекарством ЦНС. Кортикостероиды применяют при отсутствии динамики в лечении.

Это гормональные средства и поэтому требуют точной дозировки:
- Метипред;
- Гидрокортизон;
- Дексаметазон;
- Дипроспан.
Дополнительно используют медикаментозные средства наружного применения. Наибольший эффект достигается при использовании «Левомиколя», «Локоида, «Гистана» и еще мазей.
Все препараты имеют ряд противопоказаний, поэтому самолечение ими не рекомендуется.
Народные средства
Сочетание традиционной и народной медицины позволяет ускорить достижение положительного эффекта.
Особенно рекомендуется использовать траволечение, если сыпь, появившись на теле у взрослого человека, беспокоит его и чешется:
- Компрессы из отвара коры дуба способствуют заживлению ран и снятию воспаления.
- Протирания яблочным уксусом пораженных экземой участков кожи приводят к сокращению их площади.
- Аллергические реакции снимаются соком каланхое разбавленным в пропорции 1/3 с водой.
- Хорошо снимает зуд сок боярышника, полевого хвоща лопуха и красной герани.
- Сок сельдерея, добавляемый в пищу повышает иммунитет и помогает избавиться от крапивницы.
Использование растений прочищающих ЖКТ, почки и печень способствует выведению из организма вредных веществ, что положительно влияет на лечение сыпи.
Видео о сыпи на коже, причинах возникновения и что делать
Угревая сыпь на лице:
Причины возникновения сыпи на коже:
healthperfect.ru
Сыпь на теле у взрослого мелкая красного цвета чешется: виды, фото
Виктор Белов23.05.2017
Сыпь на теле у взрослого человека является симптомом различных кожных заболеваний — от вполне безобидных подростковых прыщей до тяжёлых и опасных инфекций. Правильное распознание высыпаний помогает поставить правильный диагноз, хотя чаще всего опираться только на кожные изменения не стоит.
Следует отметить и тот момент, что бороться исключительно с сыпью не имеет смысла – в первую очередь необходимо лечить основное заболевание, после устранения которого, сыпь проходит самостоятельно.
Содержание страницы:
Сыпь на теле у взрослого при аллергических заболеваниях
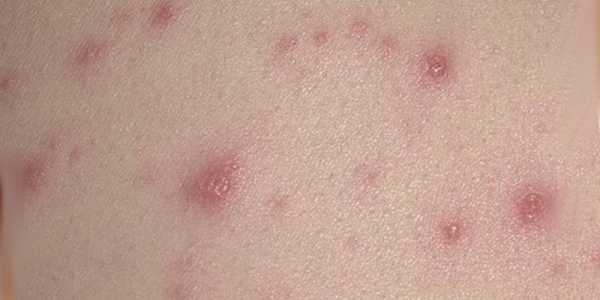
Аллергия – это нетипичная реакция организма на антиген, который иммунная система воспринимает как угрозу. Проще говоря, при аллергии организм реагирует появлением сыпи на контакт с аллергенами, которые обычно не причиняют вреда здоровому человеку. Это может быть шерсть животных, продукты питания, медикаменты, пыльца растений и прочие провоцирующие факторы.
Аллергическая сыпь на теле у взрослого — это высыпания по типу крапивницы (красные волдыри похожие на ожог от крапивы) и проявления экземы. Красные, зудящие высыпания, покрывающие кожу после контакта с аллергеном, определяют как токсикодермию или контактный дерматит. Он может возникать отдельно от сыпи или вместе с ней. Фото такого явления можно во всех подробностях рассмотреть на многочисленных тематических сайтах в интернете, посвященных аллергическим реакциям.
Дерматит всегда сопровождается покраснением пораженного участка кожи, зудом и болезненными ощущениями, иногда – повышением местной и общей температуры. Сыпь при аллергии может иметь различный внешний вид и выглядеть как мелкие красные пузырьки или пятна, которые сгруппированы в небольшие участки.
Отличительная черта в том, что аллергическая сыпь зудящая, ее появление сопровождается дискомфортом и раздражением кожи. В то же время сыпь на теле при аллергии никогда не бывает гнойной.
Как отличить аллергическую сыпь на теле у взрослого от других видов сыпи?
- В первую очередь обращают внимание на провоцирующий фактор (аллерген), после контакта с которым, и появляются характерные высыпания на коже. Он может содержаться где угодно — в пищевых продуктах, домашней или уличной пыли, в бытовой химии, лекарствах. Чаще всего проследить связь между взаимодействием с аллергеном и появлением сыпи можно даже в бытовых условиях.
- Во-вторых, смотрят на внешний вид высыпаний. При аллергических реакциях появляется сыпь пятнами или пузырьками, которая крайне редко принимает формы гнойничковой или узелковой. Но это не значит, что она безобидна. Элементы высыпаний имеют тенденцию к слиянию и могут захватывать обширные участки кожи, вызывая раздражение, зуд, боль и прочие дискомфортные явления. Однако зуд кожи не является характерным признаком аллергии, поскольку появляется и при других видах сыпи на теле у взрослого.
Поэтому тот факт, что сыпь чешется и болит, нельзя считать надёжным диагностическим признаком. Так же, как не следует считать однозначным показателем аллергической реакции наличие симптомов общей интоксикации – головной боли, катаральных явлений, повышения температуры, ухудшения самочувствия. Поставить правильный диагноз можно только после проведения кожных аллергопроб, позволяющих выявить и определить аллерген — провокатор.
Сыпь при кожных заболеваниях
Кожные заболевания могут проявляться самыми различными видами сыпи. Неспециалисту диагностировать болезнь по высыпаниям крайне сложно. Сыпь может быть пятнистой, узелковой, гнойничковой, водянистой, сопровождаться различными дополнительными симптомами. Чтобы точно поставить диагноз, необходимо провести ряд специфических анализов для определения возбудителя.
Бактериальные инфекции

Внешний вид высыпаний зависит от природы заболевания. Бактериальные кожные инфекции проявляются гнойничковой сыпью на теле и температурой. Мелкие гнойнички созревают на коже, лопаются с выделением желтоватого гноя, на их месте остаётся небольшая язвочка.
Кожа в области поражения всегда воспаленная и красная (в этом отличие от прыщей и других неинфекционных поражений). Форма гнойничков, размер и границы области поражения могут быть ценным диагностическим признаком для специалиста.
Фурункулез. При фурункулезе на теле появляется множество болезненных гнойников. Возбудителем заболевания является стафилококк. Воспалительный элемент довольно долго вызревает, после чего вскрывается с выделением гнойного содержимого, на его месте остается довольно глубокая ранка, которая при правильной обработке вскоре затягивается. После разрешение крупных фурункулов на коже могут остаться рубцы.
Грибковые инфекции
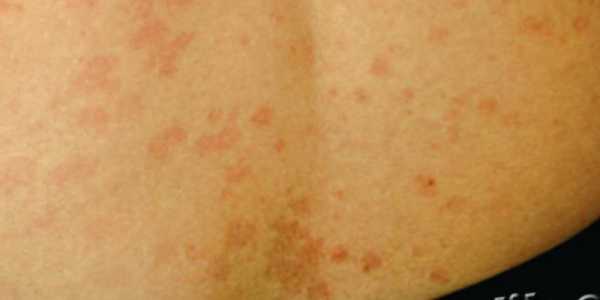
Грибковые поражения не проявляются ярко выраженной сыпью. Вместо этого на коже формируется участок покраснения и шелушения кожи, болезненный при прикосновении. Такая сыпь на теле у взрослого чешется, зудит и доставляет существенный дискомфорт.
Симптомов общей интоксикации может не быть. Характерная черта грибковых поражений кожи – они располагаются преимущественно в складках кожи, между пальцами, под грудью у женщин, в паху, в складке живота у тучных людей, на раневых поверхностях.
Общая черта грибковых и бактериальных заболеваний кожи в том, что область поражения имеет тенденцию к распространению и расширению. При отсутствии лечения процесс быстро прогрессирует и захватывает все новые участки кожного покрова.
Кроме того, протекание таких инфекций сопровождается постепенным ухудшением состояния пациента. К распространенным грибковым поражениям кожи относятся:
- Розовый лишай. Течение болезни сопровождается появлением круглых или овальных розовых пятен с шелушением в центре и характерным красным валиком по периметру. Сыпь быстро распространяется по всему телу, зудит и чешется.
- Красный плоский лишай. Сопровождается появлением узелковых элементов, которые располагаются симметрично и группируются в линии, кольца или гирлянды. Зудящая сыпь чаще появляется на туловище, сгибах конечностей или половых органах.
Вирусные инфекции

Фото: Как отличить бородавку от родинки, мозоли или папилломы
Вирусные заболевания также могут проявляться сыпью на коже. Самые частые из них – папилломы и герпес. Вирус папилломы человека существует в виде множества типов (более 50), различающихся по опасности для организма человека.
- Папилломатоз проявляется появлением бородавок и папиллом на коже. Область поражения может быть различной, сами папилломы не вызывают дискомфортных ощущений, не болят и не зудят, но их основная опасность в том, что при определенных условиях они могут перерождаться в злокачественное новообразование. Поэтому специалисты советуют избавляться от таких новообразований как можно скорее.
- Опоясывающий лишай. Появление водянистых болезненных пузырьков вызывается герпесвирусом. Располагаются они на спине или пояснице по ходу нервных волокон. После вскрытия на месте пузырьков остаются небольшие эрозии, которые вскоре подсыхают и покрываются корочкой.
- Герпес – ещё одно распространённое вирусное заболевание, поражающее кожу и нервную систему. Сыпь при герпесе появляется чаще всего на коже и красной кайме губ, слизистой полости рта, реже – на области гениталий (генитальный герпес).
Появление высыпаний провоцируется микротравмами, переохлаждением, другими неблагоприятными факторами. Сам возбудитель остаётся в крови пациента всю жизнь. Сначала в области поражения появляются болезненные водянистые пузырьки, которые через некоторое время вскрывают с выделением содержимого. На их месте остаются небольшие язвочки, которые вскоре покрываются сухой корочкой.
Паразитарные инфекции
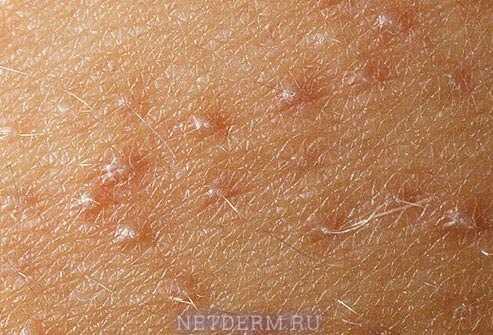
Паразитарные болезни кожи тоже проявляются различными типами высыпаний. Внешний вид может быть различен, зависит от длительности течения заболевания, сопутствующих факторов.
Чесотка. Заболевание можно заподозрить при появлении на коже красноватых папул или везикул с характерными выпирающими линиями на коже с бугорком на конце (чесоточные ходы). Образуются они на месте внедрения возбудителя и в области перемещения его под кожей. Чаще всего местом локализации высыпаний являются запястья, кисти рук, стопы. Внедрение паразита сопровождается интенсивным зудом, который усиливается в ночное время.
Точно определить природу кожной инфекции может только врач после соответствующих анализов, выявляющих возбудителя. Несмотря на крайне неприятную симптоматику, такие болезни довольно редко оказываются опасными для здоровья пациента, гораздо больше вреда может причинить неправильное лечение.
Неинфекционные поражения кожи
Существуют и неинфекционные поражения кожи, проявляющиеся появлением сыпи. Самое частое из них – прыщи.
Белые угри и красные прыщи являются гнойничковым заболеванием, которое имеет очень ограниченную площадь. В отличие от бактериальных поражений кожи, область поражения прыщами не имеет тенденции к распространению. Их появление связано с нарушением функций сальных желез, которые начинают вырабатывать излишний объем кожного сала, забивающего поры. При недостаточно тщательном уходе за кожей в забитых сальных протоках начинают размножаться болезнетворные бактерии, развивается воспалительный процесс, заканчивающийся формированием прыщей.
Дефекты пигментации кожи, например, витилиго или солнечный кератоз, также можно рассматривать как проявление сыпи. Они чаще всего не опасны для здоровья, если вовремя обратиться к врачу и принять лечебные меры. Но при воздействии на них неблагоприятных факторов, есть риск развития злокачественных новообразований.
Сыпь при кишечных инфекциях
Некоторые заболевания кишечника проявляют себя сыпью на коже. Например, при брюшном тифе появляется очень характерная разновидность высыпаний – розеолы. Они представляют собой красную сыпь на теле у взрослого или ребёнка, имеющую вид небольших сетчатых образований. При нажатии на них, розеолы исчезают, затем появляются вновь. Розеолёзная сыпь является важным диагностическим признаком брюшного тифа.
Появление сыпи при других кишечных инфекциях не обладает настолько выраженной специфичностью. В отличие от тифа, при других заболеваниях пищеварительной системы сыпь не является ценным диагностическим признаком, гораздо важнее кишечные симптомы, в частности особенности нарушения стула.
При паразитарных поражениях кишечника сыпь возникает во время внекишечной фазы развития возбудителя (токсико-аллергические проявления). Например, появление сыпи по всему телу характерно для личиночной стадии аскаридоза, а также для цистицеркоза. В этом случае сыпь присутствует кратковременно, и исчезает самостоятельно после того, когда паразит изменяет стадию существования.
Сыпь на теле у взрослых при хронических заболеваниях

Многие хронические кожные заболевания проявляются специфическими видами сыпи. Именно высыпания на коже могут стать первым признаком, побуждающим пациента обратиться к врачу, когда в остальном он чувствует себя совершенно здоровым. Такие проявления характерны для сифилиса, туберкулёза, системной красной волчанки.
Системная красная волчанка – это заболевание соединительной ткани, которое приводит к её постепенному разрушению. Болезнь протекает длительно, на протяжении всей жизни пациента, для нее характерны чередующиеся периоды ремиссий и тяжёлых обострений. Лекарственного средства, позволяющего полностью избавиться от СКВ, не существует, терапия направлена лишь на продление ремиссии и облегчение существующих симптомов.
Кожные проявления волчанки выглядят как безболезненные или умеренно болезненные, зудящие красные пятна, которые формируют собой область поражения характерной формы. На лице они группируются на скулах, щеках и переносице, образуя форму «бабочки», реже высыпания поражают шею и волосистую часть головы.
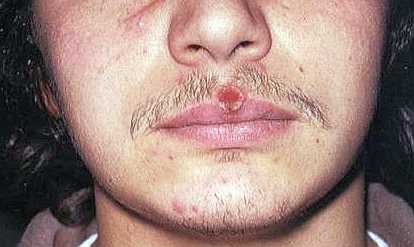
Сифилис. Высыпания при сифилисе обычно возникают на вторичной стадии заболевания, по внешнему виду они могут быть различными, но чаще всего имеют характерный вид сифилитических гумм — крупных одиночных образований, возникающих на различных участках кожи. Со временем они вскрываются с образованием глубоких язв, на месте которых по мере заживления образуются грубые шрамы, нарушающие внешний вид кожи и влияющие на подвижность мимических мышц.
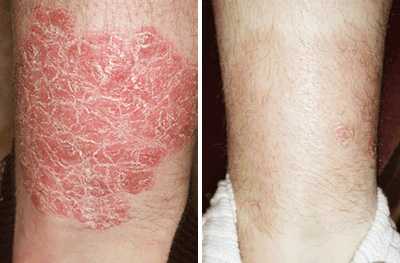
Псориаз, хоть и имеет в основном кожные проявления, не является исключительно кожной болезнью. Это хроническое заболевание, поражающее кожу, соединительную ткань, суставы. Полностью избавиться от псориаза невозможно, но терапия позволяет снизить тяжесть заболевания и продлить периоды ремиссии. Кожные проявления псориаза выглядят как небольшие красные папулезные образования, которые покрыты сверху серыми чешуйками. По мере прогрессирования заболевания количество папул увеличивается, они сливаются в крупные бляшки, которые могут поражать обширные участки кожи.
Другие виды сыпи у взрослого
Некоторые виды сыпи могут быть вызваны различными факторами, не являющимися признаками заболевания. Например, к ним относят раздражение кожи, вызванное кратковременными неблагоприятными воздействиями. Как правило, в таких случаях прослеживается довольно чёткая связь, при этом причины сыпи не являются аллергенами (укусы насекомых, прикосновение к ядовитым или жгучим растениям).
Так называемая нервная сыпь на теле у взрослого – проявление атопического дерматита. Это хроническое заболевание, которое может протекать с различной интенсивностью. Причиной обострения могут стать различные факторы, в том числе стрессы и повышенная эмоциональная нагрузка. В таких случаях сыпь появляется в течение суток после того, как пациент испытал нервное потрясение.
В некоторых случаях появлению сыпи на коже может способствовать неблагоприятная экологическая обстановка или влияние погодных условий.
Иногда возникает сыпь на теле у взрослого неясного генеза, которая может сопровождаться зудом и болью или не иметь никаких дополнительных симптомов. Установить причину, а значит, назначить эффективное лечение сыпи, в этом случае не удаётся в течение длительного времени.
Когда необходимо обратиться к врачу?
Вызвать появление сыпи могут самые разные причины, в зависимости от которых такие проявления представляют определенную степень опасности для здоровья человека. Важно вовремя отличить сыпь на теле у взрослого, вызванную относительно безопасными факторами, от признаков опасного заболевания. Насторожить должны следующие признаки:
- сыпь не проходит самостоятельно и не происходит значительного улучшения состояния в течение суток;
- все предпринятые меры по лечению сыпи на теле у взрослого не приносят результатов;
- сыпь сопровождается значительным ухудшением состояния пациента;
- кроме сыпи и зуда есть симптомы со стороны других органов – особенно пищеварительной или нервной системы;
- сыпь быстро распространяется по коже, имеется тенденция к поражению глубоких слоёв эпидермиса.
Появление подобных признаков должно стать поводом для немедленного обращения к врачу, поскольку свидетельствуют о тяжёлом характере заболевания. Если состояние пациента не вызывает серьезных опасений, но сыпь появляется регулярно, необходимо обратиться к врачу для выяснения её причины и назначения лечения.
Методы лечения

Лечением разного рода высыпаний на коже занимается врач-дерматолог. Метод терапии будет зависеть от причины, вызывающей появление сыпи, то есть от основного заболевания. Применяются самые разные методы лечения- от консервативного (медикаментозного), до хирургического. В ход идут проверенные народные средства, методы физиотерапии и даже различные альтернативные варианты (иглоукалывание, лечение пиявками и пр.). Важно лишь, чтобы пациент не занимался самолечением, а согласовывал свои действия с врачом и точно выполнял все его рекомендации.
Так, при появлении прыщей, дерматолог может посоветовать разнообразные наружные средства с антисептическим, антибактериальным и противовоспалительным эффектом (мази, крема, лосьоны, спреи). При грибковых поражениях кожи в ход идут противогрибковые препараты. Это могут быть местные средства для наружной обработки высыпаний или препараты в форме таблеток и капсул для приема внутрь при тяжелых поражениях кожи.
Высыпания бактериальной природы лечат антибиотиками, вирусной — противовирусными средствами. В каждом случае врач подбирает схему лечении индивидуально, с учетом вида патологии, тяжести симптомов, общего состояния пациента и возможных противопоказаний, поскольку медикаментозные средства, применяемые для этих целей, имеют довольно много побочных эффектов.
Аллергические высыпания лечатся антигистаминными препаратами в таблетках (Зиртек, Кларитин, Супрастин) и наружными средствами ( в том числе гормональными) в виде мазей, гелей и кремов (Фенистил гель, Эпидел, Синафлан, Адвантан).
Высыпания не аллергической и неинфекционной природы можно лечить народными средствами, используя настои и отвары лекарственных трав с противовоспалительным и антисептическим действием (череды, ромашки, чистотела). Их можно принимать внутрь, либо добавлять в воду для принятия ванн. Кроме того, для обработки высыпаний можно использовать медикаменты с подсушивающим и противовоспалительным действием — мази на основе цинка, салициловой или азелаиновой кислоты.
Лечение поражений кожи, вызванных тяжелыми инфекциями или аутоиммунными заболеваниями (псориаз, системная красная волчанка, сифилис) осуществляется только специалистом и требует применения сильнодействующих медикаментов.
Выводы
Различные высыпания возникают на коже почти у каждого взрослого. Появление мелкой сыпи на теле у взрослого, или других изменений может не иметь никаких последствий для здоровья пациента, но если причина сыпи не известна или есть подозрение на то, что она является признаком тяжёлого заболевания, нужно как можно скорее обратиться за консультацией к дерматологу.
netderm.ru
возможные причины и методы лечения
От неприятных высыпаний на теле страдают не только маленькие дети, но и взрослые. Появление мелких прыщей является главным показателем проблем со здоровьем любого человека независимо от его возраста. Поэтому, если на теле появились кожные высыпания, не стоит закрывать глаза на данную проблему. Самостоятельной диагностикой и лечением мелкой сыпи на теле у взрослого лучше не заниматься.

Дело в том, что появление маленьких прыщей на коже свидетельствует о более глубоких патологиях. Поэтому лечить нужно не симптомы, а сам недуг. Однако даже врач, взглянув на сыпь, не сразу сможет поставить правильный диагноз без каких-либо медицинских исследований.
Разновидности сыпи у взрослых
На сегодняшний день существует несколько видов подобных кожных проявлений. Чаще всего мелкая сыпь на теле у взрослого появляется в виде:
- Пятен. Как правило, они располагаются на кожных покровах, но не приподнимаются над ними, могут быть красные, коричневые или белые.
- Волдырей. Такие образования чуть приподнимаются над общим уровнем кожи. На них может появиться шероховатая поверхность.
- Волдырей. В этом случае прыщики не только поднимаются над кожей, но и заполняются жидкостью.
- Эрозии. Это участки кожного покрова, которые поражены сыпью. Они могут быть сухими, влажными, с выделениями или другого характера.
- Полипов. Как правило, подобные виды сыпи у взрослых появляются на шее и других участках тела человека.
- Папулы. Представляют собой узелковые образования, которые могут быть разного размера.
Чем может быть вызвана мелкая сыпь на теле у взрослого
На сегодняшний день существует огромное количество факторов, которые могут привести к кожным раздражениям. Например, больной может страдать от аллергических проявлений после приема медикаментов, на фоне раздражения на пыль, цветы, питание, бытовую химию. У некоторых такая реакция проявляется при использовании некачественных косметических средств, а также после использования синтетических тканей.
Как правило, сыпь практически всегда сопровождается очень сильным жжением и кожным зудом, причины и лечение которых зависят от дополнительной симптоматики.
Если говорить об общих провоцирующих факторах такого явления, то чаще всего проблема заключается в плохой экологии, неблагоприятных условиях труда или неправильном питании. Сегодня на стол простых обывателей попадает все больше и больше генномодифицированных продуктов. На сегодняшний день полностью не удалось изучить их влияние на человеческий организм, однако понятно, что у тех или иных категорий людей могут возникать аллергические реакции на такую продукцию питания. Также мелкая сыпь на теле у взрослого может стать следствием того или иного заболевания.
Корь
Хоть это болезнь чаще всего поражает детей, сегодня она также встречается и у взрослых. Как правило, при появлении кори человек страдает от вялости, головной боли, кашля, насморка, повышенной температуры, светобоязни. Обычно мелкие прыщики на теле у взрослого локализуются в области шеи, ушей и лица.
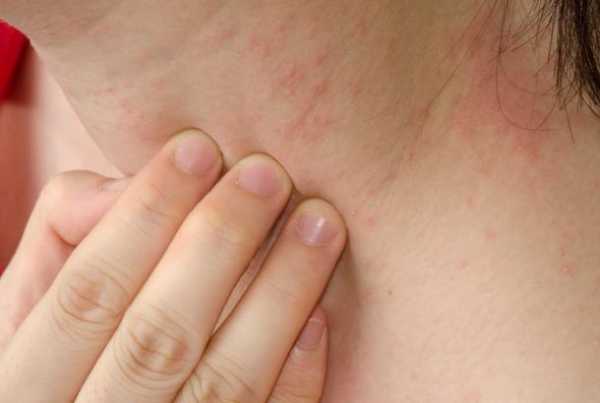
Если патология находится в запущенной стадии, то раздражение переходит и на другие участки тела. Бело-розовые пятна начинают распространяться на руки, ноги, живот и другие области. Для того чтобы избавиться от этой патологии, врачи чаще всего рекомендуют пить как можно больше воды, отдыхать и принимать антигистаминные препараты.
Краснуха
Это еще одно детское заболевание, которое также встречается и у взрослых. При краснухе мелкие высыпания появляются не только на теле, но также и на слизистых оболочках. Как правило, такая сыпь у взрослого не чешется и самостоятельно проходит через некоторое время. Среди дополнительной симптоматики краснухи стоит отметить незначительное повышение температуры (примерно до 37 °С) и увеличенные лимфатические узлы.
Ветрянка
Если в детстве человек не переболел этим недугом, то во взрослой жизни он также рискует столкнуться с этой болезнью. Как правило, на начальных этапах на коже человека появляются розовые пятнышки, которые через некоторое время превращаются в мелкие пузырьки, наполненные жидкостью. Постепенно они начинают лопаться и покрываться корочкой.
Появляется такая сыпь по всему телу. Воспаленные элементы очень сильно зудят и чешутся. Однако категорически запрещается расчесывать пораженные места. В противном случае после выздоровления в этой области кожного покрова останутся некрасивые следы. Следует обработать раздражение зеленкой, принять антигистаминные препараты и жаропонижающие средства, если у человека поднялась температура.
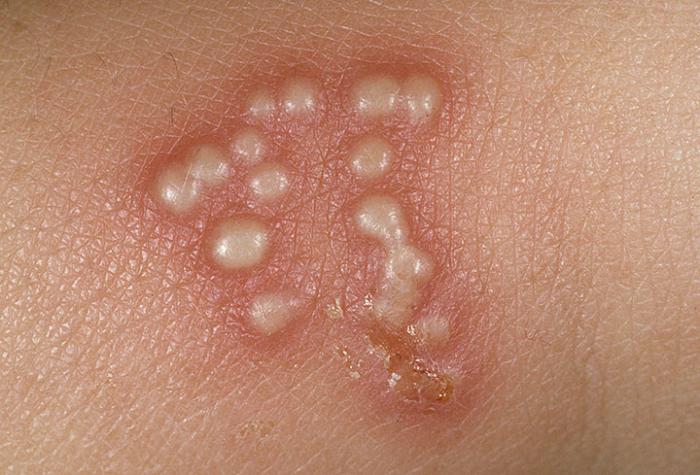
Герпес
В этом случае появляются не только высыпания на руках, ногах и лице, а также и на слизистых оболочках. Как правило, такое заболевание обостряется в период простуды или если человек находится в стрессовой ситуации.

Нужно учитывать, что герпес присутствует у большинства людей на протяжении всей жизни. Однако патология находится в так называемом спящем режиме. Как только функции иммунитета организма снижаются, патология начинает проявляться в виде пузырьков, наполненных жидкостью, которые окружены покрасневшей кожей.
Со временем прыщики лопаются и покрываются коркой. Пораженные участки тела также начинают сильно зудеть. В некоторых ситуациях повышается температура тела. Если появилась такая мелкая сыпь на теле у взрослого, что делать, врач может ответить и без сложных диагностических исследований. Избавиться от герпеса насовсем невозможно, однако довольно просто купировать приступы недуга при помощи герпетических средств, анальгетиков, мазей и противовирусных препаратов.
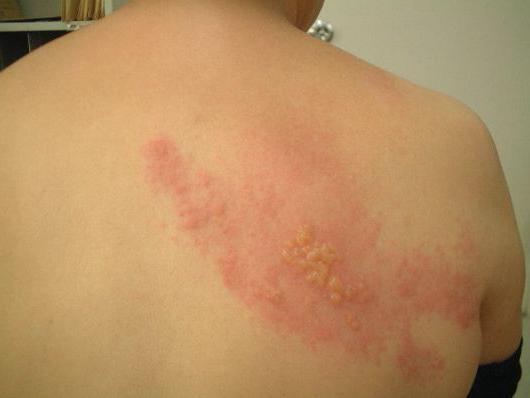
Опоясывающий лишай
Данная патология первоначально напоминает грипп. Сначала человек страдает от ломоты тела, головной боли, озноба и небольшого повышения температуры. Однако через некоторое время градусник начинает показывать до 39 °С. Одновременно с этим появляются высыпания на руках и ногах в виде небольших пузырьков, заполненных жидкостью. Также они очень сильно болят и чешутся. Как правило, такие высыпания поражают конечности, но в редких случаях распространяются и на другие участки тела.
Спустя некоторое время пузырьки начинают лопаться и подсыхать. Если говорить о том, как лечить мелкую сыпь на теле у взрослого, то высыпания нужно обработать зеленкой, применять противовирусные препараты, успокоительные и анальгетики.
Пиодермия
В этом случае речь идет о болезни, которая появляется на фоне стрептококков и стафилококков. Как правило, подобное заболевание провоцируется нарушением обмена веществ в крови человека. Также подобное происходит при проблемах с ЖКТ и ЦНС.
Как правило, в этом случае появляется сыпь по всему телу и больше всего локализуется в потовых железах. Волосяные фолликулы наполняются жидкостью. Для лечения данной патологии, как правило, используются антибиотики и другие препараты. Дополнительно пораженная кожа обрабатывается салициловым спиртом.
Фолликулит
Говоря о причинах мелкой сыпи на теле у взрослого, стоит рассмотреть и данную патологию. В данном случае речь идет о воспалении волосяных фолликул. Как правило, возбудителями такой патологии выступают бактерии, вирусы, грибки, а также паразиты. В этом случае появляются покраснения, которые со временем преобразуются в неприятные гнойнички.

Если человек не предпринимает мер по лечению данного заболевания, то раздражение со временем разовьется в карбункулы, фурункулы и более серьезные образования. Как правило, для избавления от этой патологии необходимо обрабатывать тело салициловым спиртом или зеленкой. Если специалист определяет, что возбудителем заболевания стал грибок, то в этом случае придется пропить курс противогрибковых препаратов и антибиотиков.
Фурункулез
Высыпания носят гнойных характер. Так же, как и в предыдущих случаях, в данной ситуации в первую очередь поражается фолликула и ткани, окружающие ее. Чаще всего данная проблема возникает на лице, шее, спине, ягодицах и областях под коленями. Однако в некоторых случаях может появиться и сыпь на животе у взрослого.
Фурункулез развивается как стафилококковая и бактериальная инфекция. Как правило, причиной данной патологии является элементарное несоблюдение личной гигиены. Также от фурункулеза очень часто страдают те, у кого слишком жирная кожа. Если происходит сильное салоотделение, то поры очень быстро забиваются грязью. Также данная патология нередко проявляется из-за переохлаждения или перегревания организма.
Также есть ряд патологии неинфекционного типа, которые также приводят к появлению мелкой сыпи на животе у взрослого и на других участках тела.
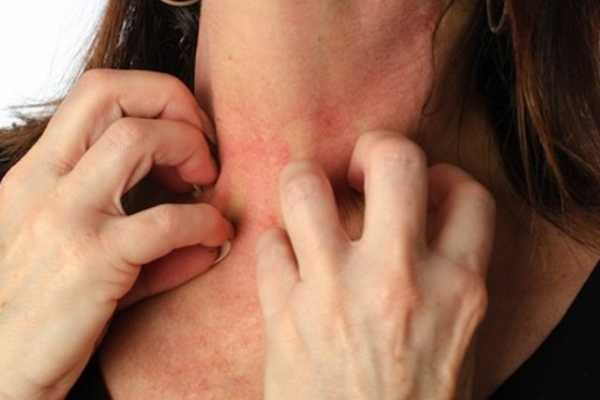
Аллергия
В этом случае высыпания могут находиться абсолютно на любом участке тела. Многим знакомо, как выглядит аллергическая сыпь. У некоторых прыщики появляются даже на ладонях и пальцах ног или волосистой части головы. Если своевременно не выявить причины аллергии и не начать лечение, то в этом случае патология будет только прогрессировать. Очень важно выявить раздражитель и научиться избегать контактов с ним. Лучше обратиться к врачу. Специалист уточнит, как выглядит аллергическая сыпь, и сможет изучить разновидность раздражения. После этого он подберет курс лечения с использованием современных препаратов.
Если у человека поражены большие участки тела, то в этом случае потребуется прием антигистаминных препаратов и обработка местными успокаивающими средствами.
Диатез у взрослых: симптомы и особенности
Многие полагают, что это заболевание является исключительно детским. Малыши действительно намного чувствительнее к продуктам питания и раздражителям. Однако симптомы диатеза у взрослых встречаются не реже. Как правило, в этом случае высыпания появляются на руках, шее, ладонях и ногах. Прыщики сильно чешутся, появляется жжение. Кожный покров вокруг области поражения становится слишком сухим и чувствительным. Наблюдается покраснение и отечность. Человек начинает хуже спать, у него появляется сильное беспокойство, некоторые ведут себя более раздражительно.
По большому счету диатез является предвестником аллергии, поэтому действовать нужно незамедлительно, выяснить истинные раздражители и научиться избегать их.
Проблемы пищеварительной системы
Как правило, высыпания также могут появляться при заболеваниях печени, анемии, вызванной дефицитом железа, а также при проблемах с почками.
Как правило, мелкие прыщики в этом случае появляются из-за того, что в организме накапливается слишком много веществ того или иного типа, чаще всего это токсины. На фоне этого вызывается реакция защитной системы организма, которая проявляется в виде неприятных высыпаний.
Бытовые раздражители
Сегодняшние косметические средства часто изготавливаются с использованием химикатов. После использования мыла, шампуня или парфюмерной продукции у человека появляются высыпания. Поэтому необходимо сменить производителя или начать использовать натуральные средства. У некоторых проявляются аллергические реакции на стиральные порошки и красители.
Менопауза
Когда происходит естественное угасание репродуктивной системы и менструальной функции в организме женщины, это провоцирует сильнейшие изменения гормонов в организме. Прогестерон и эстроген постепенно понижаются, на фоне чего у дам может появиться неприятное высыпание на теле в виде красной сыпи на ногах у взрослого и других проявлений.
Стоит учитывать, что уровень эстрогена оказывает сильное влияние на кожные покровы. Если в теле женщины находится много эстрогенных рецепторов, то это приводит к неприятным высыпаниям. Также в период менопаузы у дам снижается уровень коллагена. Это приводит к тому, что кожные покровы становятся более тонкими, рыхлыми и дряблыми.
Кроме этого, функции сальных желез становятся намного слабее. В результате многие дамы отмечают то, что их кожа стала более сухой, склонной к раздражению.
Места локализации сыпи
При определении причин появления неприятного раздражения необходимо уточнить, где именно появились прыщики. Если они появляются на лице в виде красных пятен, то в этом случае есть вероятность предположить, что пациент страдает от себорейного дерматита, сифилиса или красной волчанки. Если сыпь находится на лице или щеках и покрывается коркой, то чаще всего такое возникает при герпесе. Нередко схожая симптоматика проявляется во время опоясывающего лишая.
Пузырчатые волдыри на лице свидетельствуют об аллергической реакции. При этом важно следить за развитием высыпаний. Если кожа в месте раздражения начинает опухать и появляются дополнительные симптомы (сонливость, вялость и кашель), то в этом случае есть подозрение, что больной страдает от отека Квинке. В этом случае необходимо незамедлительно обратиться к врачу.
Если сыпь находится на ногах, то чаще всего подозревают дерматит или инфекционное заболевание. В этом случае нет поводов для беспокойства. Однако тем, кто страдает от варикоза вен, нужно быть очень осторожными. Если в этом случае отсутствует лечение, то это может перерасти в трофические язвы.
Если на руках больного появляются красные бляшки и папулы, то это чаще всего свидетельствует о плоском лишае, псориазе или зудящем дерматите.
Лечение
Терапия назначается в зависимости от основной причины данной патологии. Только специалист может точно определить типы высыпаний и назначить соответствующую профилактику и лечение. Причины кожного зуда часто заключаются в аллергической реакции, в этом случае потребуется курс антигистаминных средств, а также лекарств, которые помогут вывести раздражитель из организма человека.
Если речь идет об инфекционных высыпаниях, то в этом случаях потребуется курс противогрибковых средств. Также независимо от причин появления раздражения необходимо скорректировать свой образ жизни и рацион. Больной должен избегать стрессов, как можно больше отдыхать, отказаться от употребления алкоголя и научиться правильно питаться. Не менее важно соблюдать правила личной гигиены.
Также терапия может включать в себя прием антигистаминных препаратов, гормональных средств, кортикостероидов. В некоторых ситуациях применяются успокаивающие средства, которые помогают облегчить состояние зуда. Нередко прыщики разрешается смазывать спиртом или зеленкой. Во время лечения все специалисты рекомендуют отказываться от слишком жирной, сладкой, острой, соленой и копченой пищи.
Народная медицина
Так же как и во многих других случаях, при появлении неприятных высыпаний на помощь могут прийти рецепты с использованием натуральных продуктов. Чтобы облегчить симптоматику, можно готовить примочки с черным чаем, шалфеем, чередой или ромашкой. Для облегчения состояния необходимо залить одну чайную ложку любой из перечисленных трав стаканом кипятка и настоять жидкость на протяжении двух часов. После этого жидкость процеживается при помощи марли и накладывается на пораженные участки тела.
Также череду и ромашку можно добавлять в ванну. Этот способ помогает избавиться от неприятных зудящих ощущений, которые распространились по всему телу. В первую очередь необходимо приготовить настой. Для этого 5 столовых ложек травы череды или ромашки заливают 3 литрами воды. После этого жидкость добавляется в теплую воду и больной погружается в ванну на 15 минут.
Хорошим дополнением к терапевтическим мероприятиям является свежий морковный сок. Его рекомендуется употреблять каждый раз перед едой 2 раза в день. Однако нужно учитывать, что у некоторых людей бывает аллергия на морковь, поэтому предварительно нужно уточнить, не приведет ли данное лечение к еще большим осложнениям.
Полезные рекомендации
Для того чтобы быстрее избавиться от неприятных ощущений, рекомендуется использовать мягкие очищающие средства для кожи. Во время принятия душа не стоит включать слишком горячую воду. После принятия ванны лишняя влага с тела должна убираться очень аккуратно. Ни в коем случае нельзя тереть область сыпи при помощи полотенца, нужно только аккуратно промокнуть кожу.
В периоды обострения высыпаний рекомендуется спать без одеяла, чтобы обеспечить максимальный приток к коже воздуха. На время аллергии стоит отказаться от использования косметики и лосьонов.
Если в доме ест питомцы с густым мехом, то, вполне возможно, высыпания проявляются на фоне аллергической реакции. Поэтому нужно ограничить свои контакты с животными. Также важно постоянно поддерживать чистоту в квартире. Нужно осуществлять влажную уборку и проветривать помещения.
fb.ru
Сыпь на теле у взрослого: фото, возможные болезни, лечение
Сыпь на теле у взрослого может быть вызвана сотнями причин. Это аллергия, укусы насекомых, инфекции, гормональные сбои в организме и даже стресс. Высыпания являются самостоятельным дерматологическим заболеванием либо могут указывать на серьезные неполадки в работе организма. Точный диагноз на основе тщательного осмотра и результатов лабораторных анализов может поставить дерматовенеролог. Однако предположить, из-за чего возникла сыпь, можно самостоятельно.
Инфекционные заболевания
Сыпь на теле у взрослого может оказаться опасным симптомом:
- герпеса, характеризующегося появлением зудящих волдырей на слизистых оболочках половых органов, губ и носа. Через 2–3 дня элементы превращаются в язвочки, которые покрываются корочками и вскоре исчезают;
- сифилиса, передающегося интимным путем. В первичном периоде выскакивают твердые шанкры в местах внедрения возбудителей. Язвочки не болят и самостоятельно проходят через несколько недель. При вторичном сифилисе наблюдается системное поражение организма. В результате интоксикации на теле образуются папулезные, пустулезные и эритематозные высыпания в паху и на гениталиях. Затем кожа очищается, а заболевание продолжает скрытно прогрессировать;
- пузырчатки – неизлечимой аутоиммунной патологии, поражающей эпителий и слизистые оболочки. Пузырьковые элементы покрыты корочками, наслаиваются друг на друга, сливаются, затем превращаются в болезненные гнойные язвы. Прогноз на выздоровление неблагоприятный, но при условии своевременной терапии удается сберечь работоспособность человека.
По поводу герпеса хочется обратить внимание, что особую опасность он представляет для беременных, которые никогда им до зачатия не болели.
Лишай
Бывает опоясывающим, розовым и отрубевидным. В первом случае виновником является вирус ветряной оспы. Сыпь на теле у взрослого не чешется, расположена на одной половине туловища. Вначале формируются розового цвета отечные пятнышки, затем красные папулы, а потом болезненные водянистые пузырьки. Через неделю они подсыхают и заживают, но пациента еще долго беспокоят невралгические боли пораженного участка.
Отрубевидный лишай вызван грибковой инфекцией и начинается с мелких шершавых пятен на теле с четкими границами. Чаще страдает спина, подмышки, шея и грудная клетка. Пораженные зоны не темнеют на солнце, зудят и шелушатся.
Розовый лишай или питириаз проявляется в виде пятен красного цвета и встречается у людей со сниженным иммунитетом или после простуды. Вначале выскакивает одно розовое пятно диаметром до 2 см, поверхность которого сморщивается, меняет окраску до красного и начинает шелушиться. Через время вблизи выскакивают множественные пятнышки поменьше.
Сыпь на теле у взрослого фото
Укусы
Виновниками нескольких зудящих папул на теле становятся кровососущие насекомые: комары, блохи, клопы. Если очаг болит, а коже вокруг него отекла и распухла, то это похоже на укус паука. Жалящие насекомые (пчелы, шершни, шмели) впрыскивают в ранку яд, который вызывает аллергическую реакцию в виде общего недомогания. Если после укуса болит голова, началась слабость, тошнит, поднялась температура тела или появились другие тревожные симптомы, то нужно немедленно обратиться в больницу.
Чесотка
Когда красная сыпь на теле у взрослого чешется, следует исключить чесотку. Микроскопический клещ проникает под эпидермис после тесного контакта с больным человеком. Самки зудней роют ходы под кожей для откладывания яиц. На поверхности отчетливо видны белесые полоски. В результате аллергической реакции на продукты жизнедеятельности паразита выскакивает эритематозная папуловезикулезная сыпь. Вначале элементы обнаруживаются между пальцами рук, на запястьях, пенисе, животе. Затем поражается все тело, за исключением лица и волосистой части головы.
Аллергия
Дерматит аллергического происхождения принято называть крапивницей. В этом случае сыпь на теле у взрослого чешется. Бледно-розовые, чуть приподнятые над кожей волдыри, напоминают ожог от крапивы. В роли раздражителей могут выступать как внешние, так и внутренние факторы. Это средства бытовой химии, парфюмерия, ухаживающая косметика, лекарственные препараты, продукты питания, солнечное излучение, холод, хлорированная вода, пыльца растений или шерсть животных.
Другие причины
Высыпания могу иметь иную природу:
- Встречается сыпь на теле у взрослого на нервной почве. Псевдоаллергия возникает у людей со слабым иммунитетом, неспособных противостоять стрессовым ситуациям, подверженных частым депрессиям. Высыпания сопровождаются кашлем, ринитом, иногда поносом и вздутием живота.
- Возвышающиеся над поверхностью бляшки, серые или серебристые пятна, покрытые чешуйками, могут оказаться псориазом или экземой. Сыпь поражает волосистую часть головы, внешние или внутренне разгибательные зоны суставов, половые органы, ягодицы, ладони и стопы.
- Угри выскакивают в результате закупорки протоков сальных желез избытком жира. Это черные или белые точки на спине, плечах, груди, ягодицах и других участках тела. При попадании в безвоздушную полость протока бактерий формируются красные воспаленные прыщи с белой головкой, гнойные поверхностные или подкожные элементы.
- Большие болезненные шишки на теле, наполненные гнойным содержимым – это фурункулы. Появляются они в результате воспаления волосяного фолликула и окружающих тканей. Чаще виновником оказываются стафилококки и стрептококки – условно-патогенные микробы, обитающие на коже.
- Такие заболевания, как бронхиальная астма, сахарный диабет, гепатит, гастрит проявляются в виде крапивницы.
- Багровые и синюшние пятнистые высыпания возникают при остром лейкозе. Это мелкие кровоизлияния под кожей, не исчезающие при надавливании. Расположены они преимущественно на туловище, не затрагивают лицо и конечности.
Любую сыпь на теле не стоит оставлять без внимания. Ведь кожа первой реагирует на нарушения в работе организма, сигнализируя об опасности. Если вовремя этого не заметить, то возможны серьезные осложнения вплоть до инвалидности или летального исхода.
nakozhe.com
Красная сыпь на теле у взрослого очень чешется: что делать?

Тарас Архипов
Здоровый нищий счастливее больного короля
calendar_today 3 марта 2017
visibility 1295 просмотров
По каким причинам могла появится красная сыпь на теле у взрослого. Что делать если высыпания зудят и сильно чешутся. Возможные заболевания при этих симптомах.
Люди зрелого возраста нечасто болеют детскими инфекционными болезнями, поэтому если возникла красная сыпь на теле у взрослого и чешется, то надо выяснить природу ее происхождения. В этом случае врач обычно назначает анализ крови, для того чтобы исключить специфические воспалительные заболевания. Большую сложность представляет постановка диагноза при аутоиммунных болезнях, поскольку сыпь в этом случае может мигрировать на другие участки кожи, исчезать, а затем возникать снова. Поскольку высыпания и зуд могут сигнализировать о серьезном заболевании, рекомендуется не заниматься самодиагностикой, а обратиться к специалисту.
Причины возникновения кожной сыпи
Зуд — это всего лишь реакция на какой-либо раздражитель или симптом патологии внутренних органов, поэтому избавиться от него можно только путем излечения основного заболевания. Поскольку кожные высыпания часто встречающийся симптом, возникающий на фоне многих кожных и инфекционных заболеваний, то дифференциальный анализ вызвавшей его патологии проводится после тщательного сбора анамнеза, осмотра и забора анализов.
Наиболее часто красная сыпь у взрослых появляется вследствие следующих патологий:
- аллергических реакций;
- инфекционных болезней;
- внутренних заболеваний.
Высыпаниями характеризуются многие инфекционные болезни, такие как опоясывающий лишай, ветряная оспа, скарлатина, краснуха и другие. При этом в зависимости от заболевания, кроме сыпи появляется гипертермия, озноб, слабость, кашель, насморк, потеря аппетита.
Также зудящая сыпь довольно часто бывает симптомом аллергии. Важно, что при этом признаки инфекции отсутствуют. Для лечения сыпи необходимо выявить аллерген, который послужил причиной состояния.
Крапивница
В самом начале заболевания возникает мелкая сыпь на коже, которая довольно сильно чешется. В результате расчесов кожа краснеет. На втором этапе болезни появляются розовые или красные волдыри, которые постепенно становятся сероватыми с красной каймой по краям. Крапивница характеризуется высыпаниями округлой формы, иногда сливающимися друг с другом, с формированием бляшек разной формы. Может сыпать в любом месте, провоцируя зуд по всему телу. В случае расположения в районе половых органов возможен выраженный, но нестойкий отек.
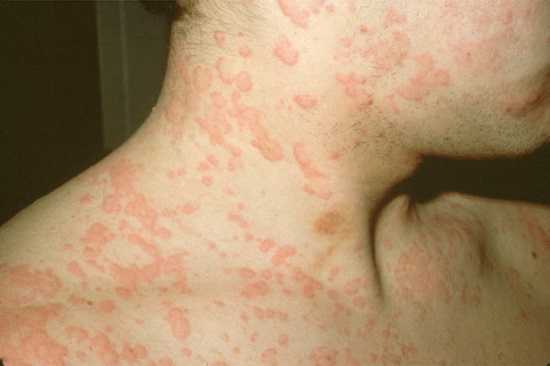
Острый период крапивницы у взрослого человека характеризуется высокой температурой (до 39 градусов), ознобом, отсутствием аппетита. Назначение антигистаминных средств (Фенкарол, Тавегил, Супрастин) позволяет в краткий срок существенно уменьшить проявления аллергии.
Зуд при укусах насекомых
Иногда кожа может чесаться от укусов насекомых, особенно если присутствует повышенная чувствительность. Яд насекомых содержит белок, уменьшающий свертываемость крови, и является одним из сильных аллергенов, вызывающих гиперемию и зуд кожи. Если нет возможности воспользоваться противозудным препаратом, то можно применить домашние средства.
Проще всего смазать зудящие участки раствором пищевой соды, которая есть в каждом доме. Для этого надо наложить на 20 мин повязку, пропитанную 10% раствором бикарбоната натрия (соды) на пораженный участок. Подобным образом можно применять раствор нашатырного спирта (1:3 с водой). Хороший эффект дают примочки с кислым молоком, рыбьим жиром или маслом чайного дерева.
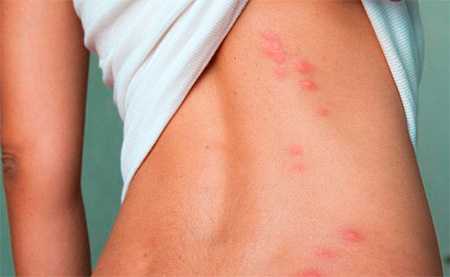
Фурункулез
При этом заболевании сыпь на теле чешется перед выходом на поверхность фурункулов. Этот этап продолжается около трех дней. Возбудителем заболевания является золотистый стафилококк, поэтому несмотря на кажущуюся безобидность фурункула, его нельзя вскрывать самостоятельно.
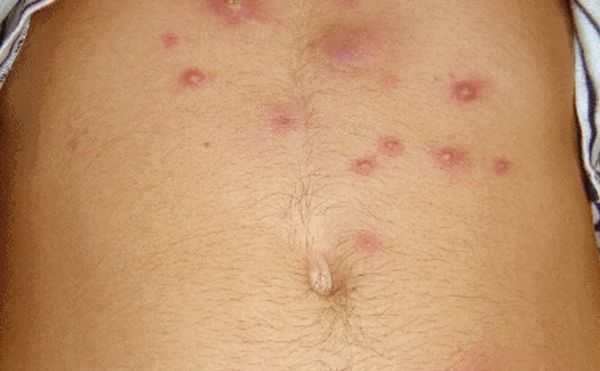
Процесс созревания гнойника занимает около трех дней и сопровождается гипертермией. Во время вскрытия фурункула из него выходит гнойно-некротическое содержимое, после чего можно накладывать повязку с мазью Вишневского. Важно также соблюдать гигиену кожных покровов и придерживаться диетического питания. В тяжелых случаях применяют антибиотики и проводят обработку раствором фурацилина. При этом нельзя принимать ванну и мыться в душе.
Опоясывающий лишай
Как и другие болезни герпевирусной этиологии опоясывающий лишай остается в организме больного пожизненно. При любом ослаблении иммунитета дремлющий в организме вирус активизируется и вызывает зудящую сыпь, охватывающую (опоясывающую) весь корпус.
Перед тем как возникнут высыпания на коже, обнаруживаются признаки, характерные для гриппа или ОРВИ (общее недомогание, ломота во всем теле, гипертермия, головные боли, озноб, расстройство кишечника). В продромальной стадии заболевания на участках, где в последующем возникнут высыпания, может зудеть и покалывать.
Через пару дней на коже появляются отечные участки, а еще спустя 3 суток на них возникнут сыпь и зуд. Очень часто высыпания сопровождаются выраженным болевым синдромом и увеличением всех лимфоузлов. В течение недели состояние постепенно улучшается, сыпь покрывается сухой коркой. Еще через несколько дней корки отторгаются и на теле обнаруживаются светлые зоны эпителизованной кожи.
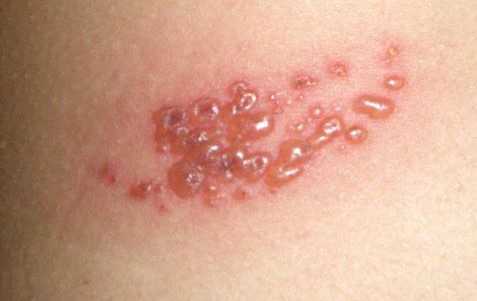
Фолликулит
Заболевание представляет собой воспаление верхнего отдела волосяного фолликула. Возбудителями болезни являются грибки, вирусы и бактерии. К появлению поражения кожи приводят микротравмы, нарушение обмена веществ, гипергидроз и снижение иммунной защиты организма.
Изначально в устье фолликула образуется пустула или папула с красным окаймлением. После ее перфорации остается эрозивная поверхность, которая затем покрывается коркой. Чаще всего сыпь локализуется на туловище, ягодицах, шее, груди. Нередко приводит к формированию фурункула.
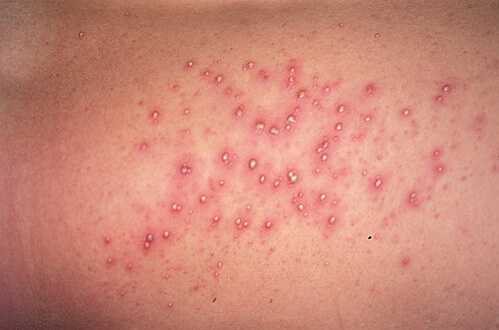
Красный плоский лишай
В основном заболевание затрагивает кожу туловища, внутренней поверхности рук и ног, паховых зон, подмышечных впадин и слизистую рта. Также возможно патологическое изменение ногтей с возникновением гребней и продольных линий, помутнение ногтевой пластины. Высыпания вызывают сильный зуд, в результате чего больной жалуется на нарушение сна и беспокойство.
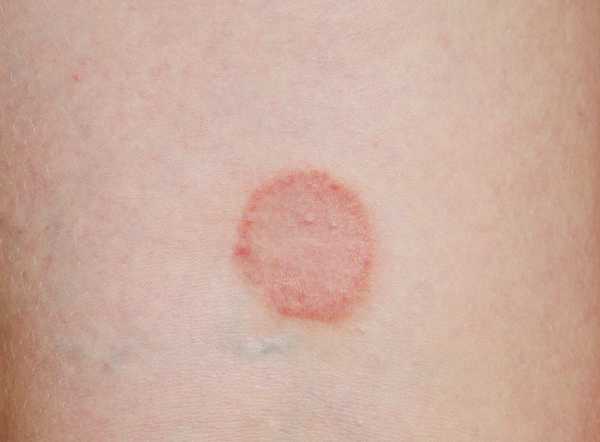
У значительной части пациентов с красным плоским лишаем формируется энантема, протекающая без кожных высыпаний. В подобном случае элементы сыпи располагаются на слизистой рта. В случае обычной локализации сыпи применяют кортикостероидную противозудную мазь (Бетаметазон, Преднизолон) и противомалярийные средства (Хлорохин, Гидроксихлорохин).
Чесотка
При поражении кожи чесоточным клещом появляется мелкая красная сыпь, чешется и оставляет характерные следы. Зуд особенно активизируется ночью, не позволяя больному полноценно отдохнуть. Визуально чесоточные ходы имеют вид прямых или зигзагообразных полосок, слегка возвышающихся над уровнем кожи. На концах ходов видно пузырек с белой точкой (клещом). Существует также чесотка, при которой ходы не визуализируются.
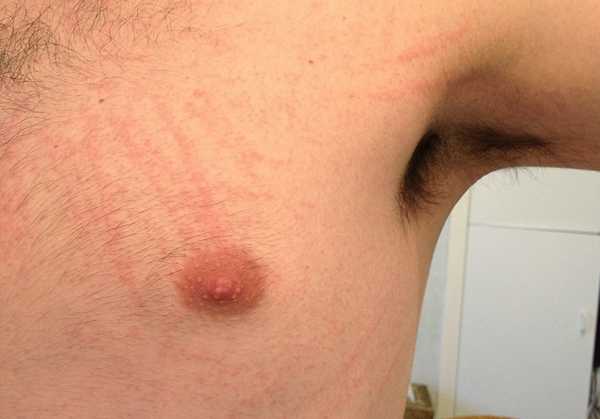
Первоначально сыпь состоит из множественных или единичных эритематозных папул. Постепенно они преобразуются в везикулы (пузырьки) или буллезную сыпь. Количество высыпаний зависит от чувствительности кожи к продуктам жизнедеятельности паразитов. Чем сильней кожа склонна к аллергическим реакциям, тем более выраженной будет картина заболевания.
Поскольку сыпь чешется, кожные повреждения инфицируются различными видами пиодермии и может развиться экзема. Чаще всего сыпь поражает верхнюю часть и бок кисти, внутренние складки рук, весь район груди, подколенные впадины, бедра.
Следует отметить, что многие серьезные болезни протекают с высыпаниями, но зуд при этом незначительный или вовсе отсутствует. К таким заболеваниям относится пемфигус, волчанка, сифилис, инфекционная эритема и другие. При выраженном зуде и воспалении, не поддающемуся простому лечению народными средствами, следует посетить дерматолога и уточнить диагноз. Особенно срочно надо посетить врача, если присоединяются симптомы инфекционного заболевания: гипертермия, озноб, слабость, потеря аппетита.
rusmeds.com

 Рецидив приступа чаще всего связан с психической травмой, нервным перенапряжением или стрессом.
Рецидив приступа чаще всего связан с психической травмой, нервным перенапряжением или стрессом.
 Однако причина подобной клинической картины заключается в скрыто протекающем холецистите, желчнокаменной болезни или дискинезии желчевыводящих путей.
Однако причина подобной клинической картины заключается в скрыто протекающем холецистите, желчнокаменной болезни или дискинезии желчевыводящих путей.
 Своевременное обращение к врачу позволит быстро поставить правильный диагноз и начать лечение заболеваний желчного пузыря, а это существенно ускорит процесс выздоровления и улучшит прогноз.
Своевременное обращение к врачу позволит быстро поставить правильный диагноз и начать лечение заболеваний желчного пузыря, а это существенно ускорит процесс выздоровления и улучшит прогноз.
 Кроме того, сама желчь теряет свои антимикробные свойства, наблюдаются нарушения и в процессе метаболизма (ухудшается всасывание жирорастворимых витаминов). Спровоцировать развитие заболевания может неправильный режим питания и другие факторы.
Кроме того, сама желчь теряет свои антимикробные свойства, наблюдаются нарушения и в процессе метаболизма (ухудшается всасывание жирорастворимых витаминов). Спровоцировать развитие заболевания может неправильный режим питания и другие факторы.
 Кроме того, показаны и такие диагностические процедуры, как УЗИ желчного пузыря и печени, фиброгастродуоденоскопия, зондирование кишечника, а также желудка (берутся пробы желчи по стадиям).
Кроме того, показаны и такие диагностические процедуры, как УЗИ желчного пузыря и печени, фиброгастродуоденоскопия, зондирование кишечника, а также желудка (берутся пробы желчи по стадиям). Показано употребление лечебной минеральной воды в теплом виде.
Показано употребление лечебной минеральной воды в теплом виде. Дмитрий Геннадьевич к каждому пациенту имеет индивидуальный подход , очень приветлив. Диагностику и лечение так же успешно прошел у него и мой муж . Всем рекомендую обращаться к Карпенко Дмитрию Геннадьевичу.[…]
Дмитрий Геннадьевич к каждому пациенту имеет индивидуальный подход , очень приветлив. Диагностику и лечение так же успешно прошел у него и мой муж . Всем рекомендую обращаться к Карпенко Дмитрию Геннадьевичу.[…] ..[…]
..[…]


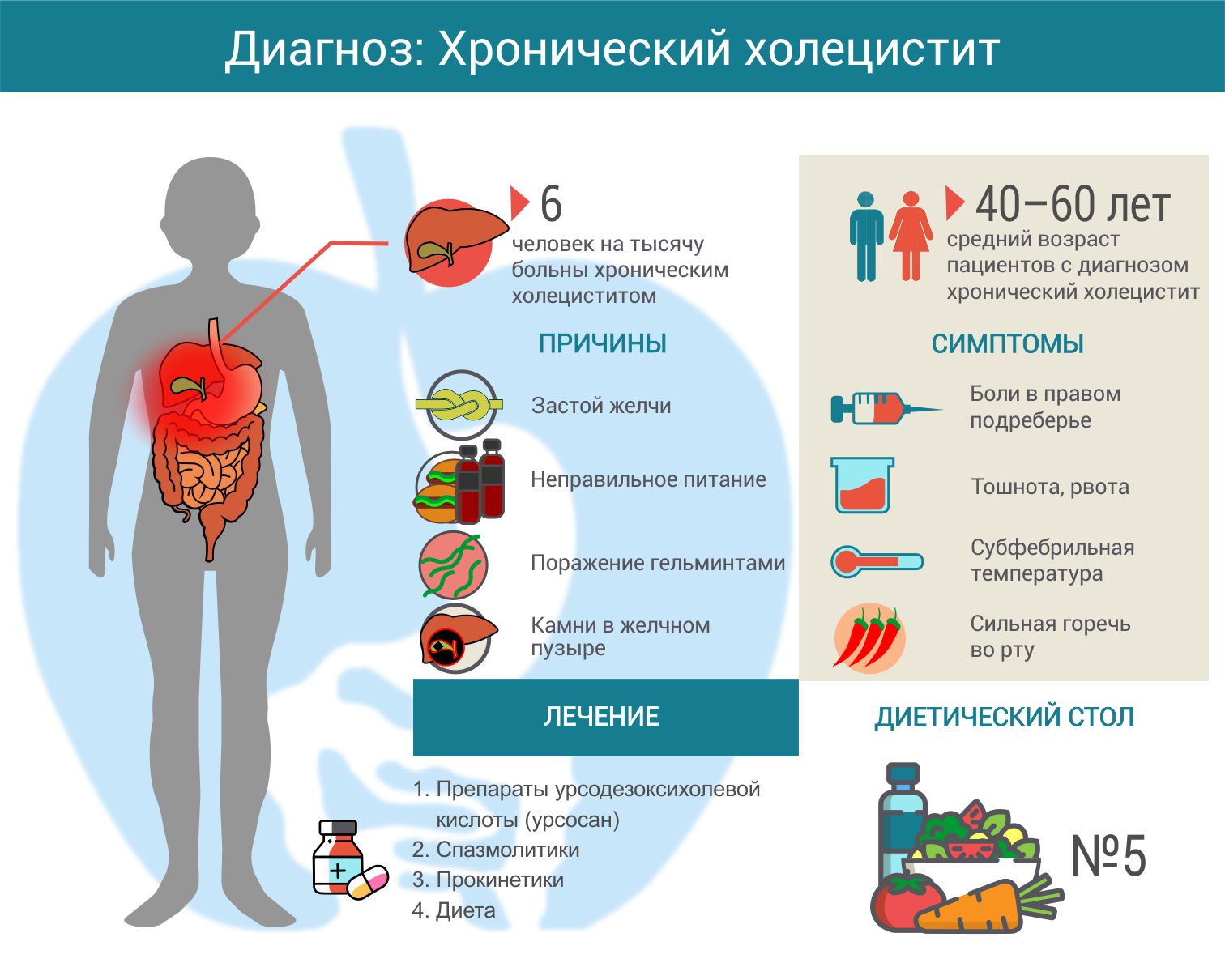

 Однако дисфункция сфинктера Одди может вызывать мучительные симптомы и способствовать снижению трудоспособности, быть причиной частого обращения за медицинской помощью.
Однако дисфункция сфинктера Одди может вызывать мучительные симптомы и способствовать снижению трудоспособности, быть причиной частого обращения за медицинской помощью. Т., Маев И. В., Шульпекова Ю. О., Баранская Е. К., Охлобыстин А. В., Трухманов А. С., Лапина Т. Л., Шептулин А. А. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению дискинезии желчевыводящих путей. Рос. журн. гастроэнтерол. гепатол. колопроктол. 2018; 28(3): 63-80.
Т., Маев И. В., Шульпекова Ю. О., Баранская Е. К., Охлобыстин А. В., Трухманов А. С., Лапина Т. Л., Шептулин А. А. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению дискинезии желчевыводящих путей. Рос. журн. гастроэнтерол. гепатол. колопроктол. 2018; 28(3): 63-80.


 Хорошо себя зарекомендовали щелочные минеральные воды, санаторно-курортное лечение и некоторые другие разновидности.
Хорошо себя зарекомендовали щелочные минеральные воды, санаторно-курортное лечение и некоторые другие разновидности. Также частая причина заболевания, связанная либо не связанная с нервными расстройствами – неправильное питание.
Также частая причина заболевания, связанная либо не связанная с нервными расстройствами – неправильное питание.
 Врачи-гастроэнтерологи с большим опытом работы окажут вам квалифицированную помощь. От вас зависит, насколько она будет своевременной.
Врачи-гастроэнтерологи с большим опытом работы окажут вам квалифицированную помощь. От вас зависит, насколько она будет своевременной.

 В 50 % случаев злокачественная опухоль образуется в общем желчном протоке. Если ее не лечить, то появляются метастазы, поражающие регионарные лимфоузлы, поджелудочную железу, печень. Болезнь можно обнаружить на ранней стадии, если не игнорировать симптомы: боль в правом подреберье, которая отдает в шею и лопатку.
В 50 % случаев злокачественная опухоль образуется в общем желчном протоке. Если ее не лечить, то появляются метастазы, поражающие регионарные лимфоузлы, поджелудочную железу, печень. Болезнь можно обнаружить на ранней стадии, если не игнорировать симптомы: боль в правом подреберье, которая отдает в шею и лопатку.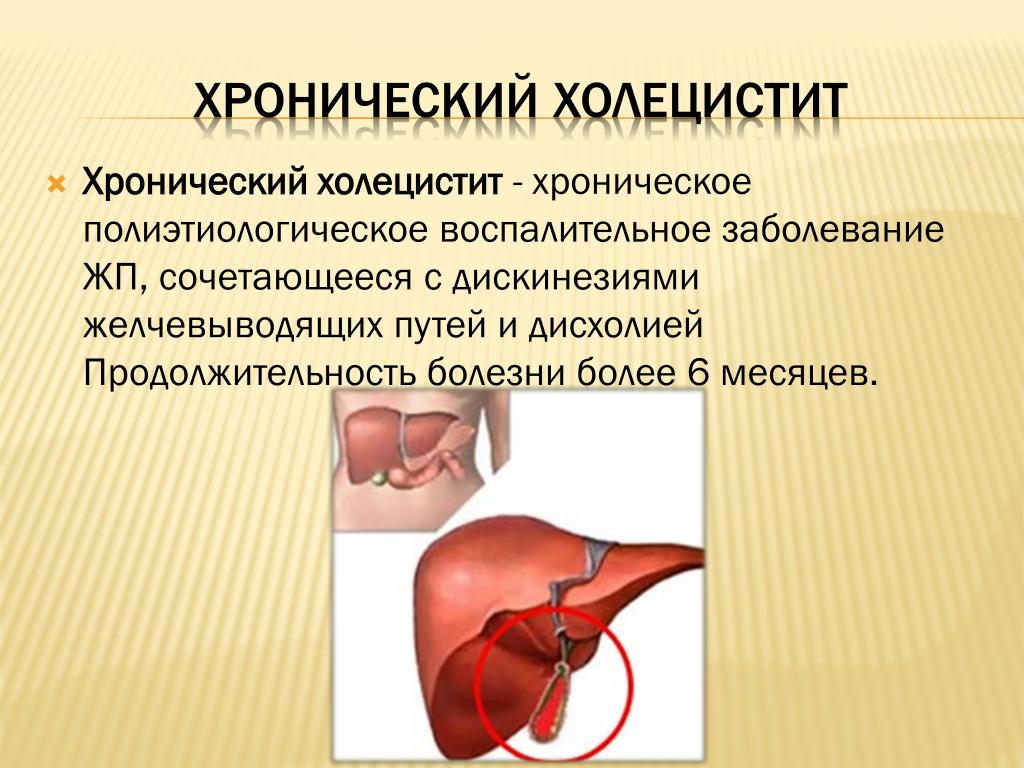
 Это может быть киста, опухоль, рубец. При различных заболеваниях применяются разные методы:
Это может быть киста, опухоль, рубец. При различных заболеваниях применяются разные методы: , 47
, 47  , 47
, 47  , 47
, 47  Ударников, 19
Ударников, 19  Маршала Захарова, 20
Маршала Захарова, 20  д.), боли или дискомфорт в области грудной клетки.
д.), боли или дискомфорт в области грудной клетки.
 Желтуха, развивающаяся после приступа, является симптомом желчнокаменной болезни, но может встречаться и при гипермоторном типе дискинезии.
Желтуха, развивающаяся после приступа, является симптомом желчнокаменной болезни, но может встречаться и при гипермоторном типе дискинезии.

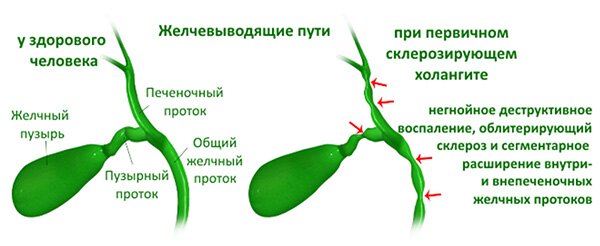
 Если непроходимость пузырного протока сохраняется, желчный пузырь воспаляется, и у пациента развивается холецистит, острое воспаление и инфекция желчного пузыря.
Если непроходимость пузырного протока сохраняется, желчный пузырь воспаляется, и у пациента развивается холецистит, острое воспаление и инфекция желчного пузыря. Пигментные камни, возникающие в результате гемолиза, встречаются реже и состоят в основном из билирубината кальция. Симптомы возникают при желчном пузыре, когда желчный пузырь сокращается, часто после еды, что приводит к закупорке пузырного протока камнем, который вызывает симптомы, обычно боль.
Пигментные камни, возникающие в результате гемолиза, встречаются реже и состоят в основном из билирубината кальция. Симптомы возникают при желчном пузыре, когда желчный пузырь сокращается, часто после еды, что приводит к закупорке пузырного протока камнем, который вызывает симптомы, обычно боль. У пациентов с симптоматическими камнями в желчном пузыре и отрицательными результатами ультразвукового исследования может оказаться полезным эндоскопическое ультразвуковое исследование. 2 Чтобы подтвердить подозрение на холецистит, может быть полезно сканирование с использованием гидроксиминодиуксусной кислоты (HIDA).Радионуклидный материал концентрируется в печени и выводится с желчью, но не заполняет желчный пузырь из-за непроходимости пузырного протока.
У пациентов с симптоматическими камнями в желчном пузыре и отрицательными результатами ультразвукового исследования может оказаться полезным эндоскопическое ультразвуковое исследование. 2 Чтобы подтвердить подозрение на холецистит, может быть полезно сканирование с использованием гидроксиминодиуксусной кислоты (HIDA).Радионуклидный материал концентрируется в печени и выводится с желчью, но не заполняет желчный пузырь из-за непроходимости пузырного протока. Профилактическая холецистэктомия при бесшумных камнях в желчном пузыре не требуется. 3 Большинство холецистэктомий в США выполняется лапароскопически. Пациенту с разрешенным острым эпизодом следует обратиться к хирургу в течение нескольких недель, и следует рассмотреть возможность плановой холецистэктомии. Пациентам, у которых наблюдается постоянная болезненность в правом подреберье и у которых развивается лихорадка или повышенное количество лейкоцитов, следует срочно обследовать.
Профилактическая холецистэктомия при бесшумных камнях в желчном пузыре не требуется. 3 Большинство холецистэктомий в США выполняется лапароскопически. Пациенту с разрешенным острым эпизодом следует обратиться к хирургу в течение нескольких недель, и следует рассмотреть возможность плановой холецистэктомии. Пациентам, у которых наблюдается постоянная болезненность в правом подреберье и у которых развивается лихорадка или повышенное количество лейкоцитов, следует срочно обследовать. Подсчитано, что 95% пациентов испытывают облегчение боли после холецистэктомии. У остальных пациентов, вероятно, до операции были симптомы, не связанные с заболеванием желчного пузыря.
Подсчитано, что 95% пациентов испытывают облегчение боли после холецистэктомии. У остальных пациентов, вероятно, до операции были симптомы, не связанные с заболеванием желчного пузыря. Злокачественные опухоли желчного пузыря встречаются редко. Наиболее распространенной злокачественной опухолью желчного пузыря является аденокарцинома, хотя сообщалось о плоскоклеточном раке, цистаденокарциноме и аденоакантоме.Аденокарцинома желчного пузыря связана с хроническим холециститом; Воздействие резины или нефтепродуктов также было предложено в качестве причины. Чаще встречается у женщин и лиц старше 50 лет.
Злокачественные опухоли желчного пузыря встречаются редко. Наиболее распространенной злокачественной опухолью желчного пузыря является аденокарцинома, хотя сообщалось о плоскоклеточном раке, цистаденокарциноме и аденоакантоме.Аденокарцинома желчного пузыря связана с хроническим холециститом; Воздействие резины или нефтепродуктов также было предложено в качестве причины. Чаще встречается у женщин и лиц старше 50 лет. Около 10% из 500 000 холецистэктомий, выполняемых ежегодно в Соединенных Штатах, приходится на бескаменный холецистит. Считается, что патогенез представляет собой ишемическое повреждение стенки желчного пузыря, усугубленное химическим повреждением, вызванным желчными кислотами. Это часто наблюдается у пациентов, госпитализированных с травмой или ожогами с наложенным сепсисом и находящихся на ИВЛ.Это также связано с пациентами с сосудистыми заболеваниями и иммунодефицитом.
Около 10% из 500 000 холецистэктомий, выполняемых ежегодно в Соединенных Штатах, приходится на бескаменный холецистит. Считается, что патогенез представляет собой ишемическое повреждение стенки желчного пузыря, усугубленное химическим повреждением, вызванным желчными кислотами. Это часто наблюдается у пациентов, госпитализированных с травмой или ожогами с наложенным сепсисом и находящихся на ИВЛ.Это также связано с пациентами с сосудистыми заболеваниями и иммунодефицитом. Холецистэктомия, открытая или лапароскопическая, является окончательной терапией. У пациентов с чрезмерно высоким хирургическим риском использование чрескожной холецистостомии под контролем УЗИ обеспечивает дренирование желчного пузыря без хирургического вмешательства. Другой нехирургический подход — транспапиллярный эндоскопический дренаж желчного пузыря. 6 Исход пациентов с бескаменным холециститом в значительной степени зависит от основного заболевания, но смертность может достигать 30%, если перфорация желчного пузыря возникает как осложнение. 7
Холецистэктомия, открытая или лапароскопическая, является окончательной терапией. У пациентов с чрезмерно высоким хирургическим риском использование чрескожной холецистостомии под контролем УЗИ обеспечивает дренирование желчного пузыря без хирургического вмешательства. Другой нехирургический подход — транспапиллярный эндоскопический дренаж желчного пузыря. 6 Исход пациентов с бескаменным холециститом в значительной степени зависит от основного заболевания, но смертность может достигать 30%, если перфорация желчного пузыря возникает как осложнение. 7 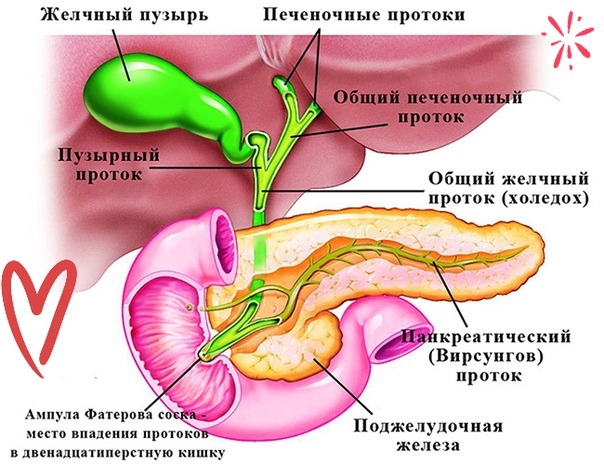
 Поскольку полная закупорка желчного протока камнем может быть периодической, пациенты могут сообщать об эпизодической желтухе.
Поскольку полная закупорка желчного протока камнем может быть периодической, пациенты могут сообщать об эпизодической желтухе. 10 КТ брюшной полости также может быть полезным при обследовании пациентов с механической желтухой. Он так же точен, как ультразвук в обнаружении камней в общем протоке, и может помочь локализовать уровень обструкции желчного дерева.
10 КТ брюшной полости также может быть полезным при обследовании пациентов с механической желтухой. Он так же точен, как ультразвук в обнаружении камней в общем протоке, и может помочь локализовать уровень обструкции желчного дерева.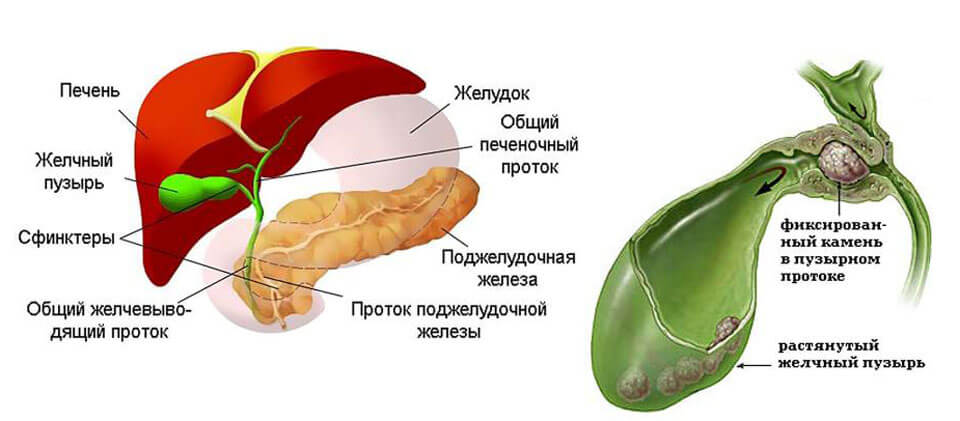 ssat.com/cgi-bin/chole7.cgi).
ssat.com/cgi-bin/chole7.cgi).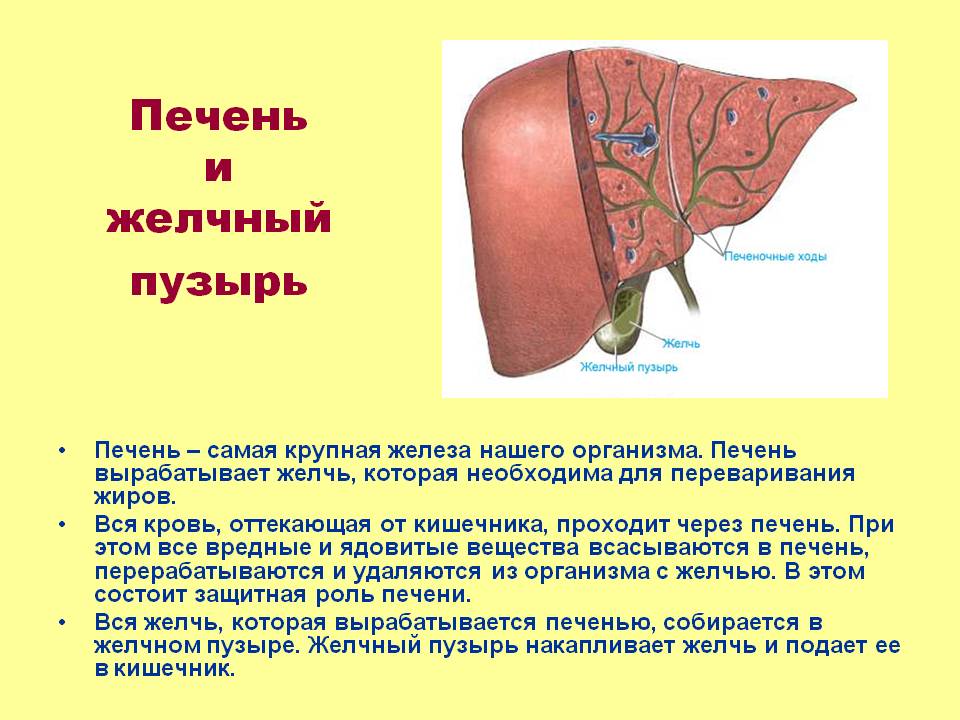
 Обычно используемая система классификации холангиокарциномы основана на анатомическом расположении опухоли. 13 Естественное течение — это прогрессирование с плохой 5-летней выживаемостью, ниже 5%.Тканевый диагноз часто бывает трудно получить, и при отсутствии явно метастатического заболевания или обширного местного распространения хирургическое исследование — единственный способ определить резектабельность.
Обычно используемая система классификации холангиокарциномы основана на анатомическом расположении опухоли. 13 Естественное течение — это прогрессирование с плохой 5-летней выживаемостью, ниже 5%.Тканевый диагноз часто бывает трудно получить, и при отсутствии явно метастатического заболевания или обширного местного распространения хирургическое исследование — единственный способ определить резектабельность.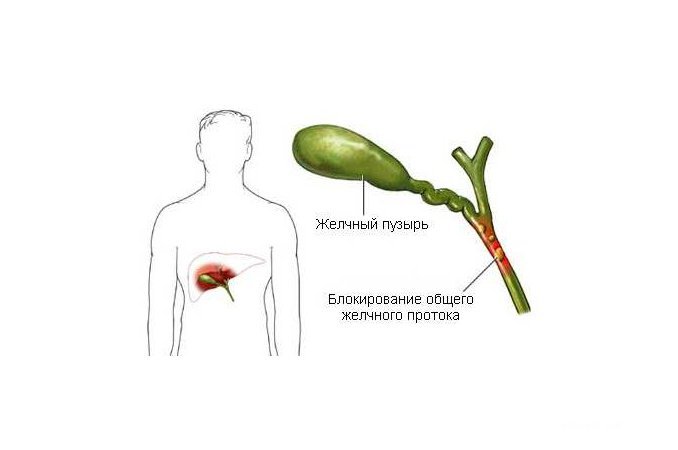 Ультразвуковое исследование, МРТ или компьютерная томография могут выявить области локального расширения желчных протоков. МРТ является оптимальным методом визуализации при подозрении на холангиокарциному. 14 Прямая холангиография с ERCP или PTHC холангиография с кистевой цитологией желчного дерева может быть полезна для диагностики, хотя чувствительность для обнаружения злокачественных новообразований с помощью кистевой цитологии составляет менее 75%. 15
Ультразвуковое исследование, МРТ или компьютерная томография могут выявить области локального расширения желчных протоков. МРТ является оптимальным методом визуализации при подозрении на холангиокарциному. 14 Прямая холангиография с ERCP или PTHC холангиография с кистевой цитологией желчного дерева может быть полезна для диагностики, хотя чувствительность для обнаружения злокачественных новообразований с помощью кистевой цитологии составляет менее 75%. 15  19,20 Трансплантация печени при холангиокарциноме не предлагается в большинстве трансплантологических центров из-за высокой частоты рецидивов после трансплантации. В некоторых центрах был достигнут более благоприятный исход при лучевой и химиотерапии с последующей трансплантацией печени пациентам с ранней стадией заболевания. 21,22 Паллиативная терапия включает чрескожное или эндоскопическое стентирование желчных протоков. Фотодинамическая терапия также использовалась с некоторым успехом. 23
19,20 Трансплантация печени при холангиокарциноме не предлагается в большинстве трансплантологических центров из-за высокой частоты рецидивов после трансплантации. В некоторых центрах был достигнут более благоприятный исход при лучевой и химиотерапии с последующей трансплантацией печени пациентам с ранней стадией заболевания. 21,22 Паллиативная терапия включает чрескожное или эндоскопическое стентирование желчных протоков. Фотодинамическая терапия также использовалась с некоторым успехом. 23  Любой из них может привести к обструкции желчных путей и может быть перепутан с холангиокарциномой и аденокарциномой поджелудочной железы. На момент обращения пациенты часто страдают желтухой и могут пальпироваться желчный пузырь из-за непроходимости желчных протоков дистальнее пузырного протока.Лабораторные исследования обычно показывают повышение уровня щелочной фосфатазы и билирубина.
Любой из них может привести к обструкции желчных путей и может быть перепутан с холангиокарциномой и аденокарциномой поджелудочной железы. На момент обращения пациенты часто страдают желтухой и могут пальпироваться желчный пузырь из-за непроходимости желчных протоков дистальнее пузырного протока.Лабораторные исследования обычно показывают повышение уровня щелочной фосфатазы и билирубина. 27 Пациентам, не являющимся кандидатами на хирургическое вмешательство, ЭРХПГ со сфинктеротомией может обеспечить паллиативное облегчение при лечении медленнорастущих опухолей.
27 Пациентам, не являющимся кандидатами на хирургическое вмешательство, ЭРХПГ со сфинктеротомией может обеспечить паллиативное облегчение при лечении медленнорастущих опухолей. Иногда желчный камень разрушается в общий печеночный проток, образуя холецистохоледохальный свищ. Первоначальная классификация синдрома Мириззи была расширена и теперь включает стеноз печеночного протока, вызванный камнем на стыке кистозного и печеночного протоков или в результате холецистита, даже при отсутствии закупоривающего камня пузырного протока. 28
Иногда желчный камень разрушается в общий печеночный проток, образуя холецистохоледохальный свищ. Первоначальная классификация синдрома Мириззи была расширена и теперь включает стеноз печеночного протока, вызванный камнем на стыке кистозного и печеночного протоков или в результате холецистита, даже при отсутствии закупоривающего камня пузырного протока. 28  Считается, что стриктуры протоков вызваны инфекциями, включая Cryptosporidium spp, цитомегаловирус, микроспоридиан и Cyclospora spp. 29
Считается, что стриктуры протоков вызваны инфекциями, включая Cryptosporidium spp, цитомегаловирус, микроспоридиан и Cyclospora spp. 29  Кишечник. 1996, 38: 277-281.
Кишечник. 1996, 38: 277-281.
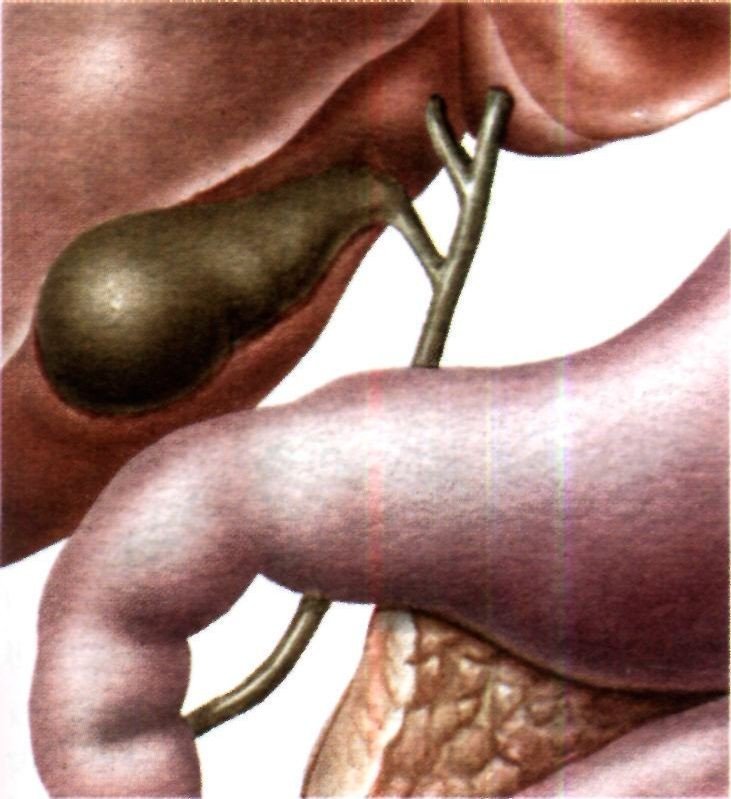 : Рак желчных путей. N Engl J Med. 1999, 341: 1368-1378.
: Рак желчных путей. N Engl J Med. 1999, 341: 1368-1378. Dig Dis Sci. 2005, 50: 1734-1740.
Dig Dis Sci. 2005, 50: 1734-1740.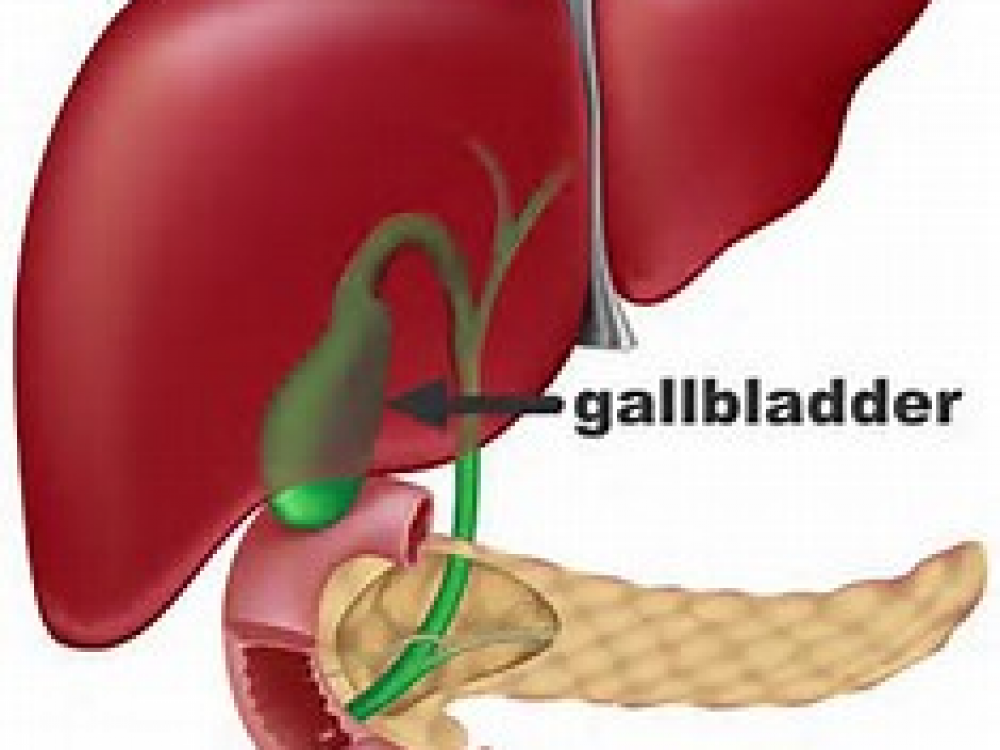 П. Опухоли гепатобилиарной системы. Флетчер CDM (ред. :). Диагностическая гистопатология опухолей. Лондон: Черчилль Ливингстон, 2000, стр. 411-460.
П. Опухоли гепатобилиарной системы. Флетчер CDM (ред. :). Диагностическая гистопатология опухолей. Лондон: Черчилль Ливингстон, 2000, стр. 411-460. Печень при СПИДе. Semin Liver Dis. 1997, 17: 335-344.
Печень при СПИДе. Semin Liver Dis. 1997, 17: 335-344. Если возникают симптомы, наиболее вероятной причиной боли будет непроходимость желчного протока. Если возникает непроходимость, у пациента может развиться острый холецистит.
Если возникают симптомы, наиболее вероятной причиной боли будет непроходимость желчного протока. Если возникает непроходимость, у пациента может развиться острый холецистит. Пациент обычно жалуется на боль в желчных путях за 5 часов до развития острого холецистита. Первопричиной воспаления является прямое химическое раздражение стенки желчного пузыря. Из-за препятствия оттоку желчи развивается вторичная бактериальная инфекция.
Пациент обычно жалуется на боль в желчных путях за 5 часов до развития острого холецистита. Первопричиной воспаления является прямое химическое раздражение стенки желчного пузыря. Из-за препятствия оттоку желчи развивается вторичная бактериальная инфекция. Если заболевание останется незамеченным, может развиться гангренозный желчный пузырь.
Если заболевание останется незамеченным, может развиться гангренозный желчный пузырь. По характеру боль похожа на боль при камнях в желчном пузыре, за исключением того, что она сохраняется в течение нескольких часов или дней. Тошнота, рвота и субфебрильная температура часто связаны с холециститом.
По характеру боль похожа на боль при камнях в желчном пузыре, за исключением того, что она сохраняется в течение нескольких часов или дней. Тошнота, рвота и субфебрильная температура часто связаны с холециститом. Это приводит к тому, что инфекция поднимается в печеночные протоки, вызывая инфекцию. Повышенное давление желчных путей приводит к дальнейшему распространению инфекции в желчные каналы, печеночные вены и околопеченочные лимфатические сосуды, что приводит к бактериемии.
Это приводит к тому, что инфекция поднимается в печеночные протоки, вызывая инфекцию. Повышенное давление желчных путей приводит к дальнейшему распространению инфекции в желчные каналы, печеночные вены и околопеченочные лимфатические сосуды, что приводит к бактериемии. 5 на 100 000 в год. Ежегодно в США от рака желчного пузыря умирает более 6500 пациентов.
5 на 100 000 в год. Ежегодно в США от рака желчного пузыря умирает более 6500 пациентов. Оно начинается внезапно, длится от 15 минут до нескольких часов, а затем внезапно проходит; то есть колики. Боль может относиться к задней лопатке или области правого плеча. У пациентов с болью желчного типа может развиться тошнота или рвота.
Оно начинается внезапно, длится от 15 минут до нескольких часов, а затем внезапно проходит; то есть колики. Боль может относиться к задней лопатке или области правого плеча. У пациентов с болью желчного типа может развиться тошнота или рвота. Зуд обычно начинается в руках и ногах.Это может стать генерализованным и обычно усиливается ночью. Зуд наблюдается у пациентов с холестазом печени и желчных путей.
Зуд обычно начинается в руках и ногах.Это может стать генерализованным и обычно усиливается ночью. Зуд наблюдается у пациентов с холестазом печени и желчных путей.
 Компьютерная томография брюшной полости. Компьютерная томография обычно не используется для оценки состояния билиарной системы.
Компьютерная томография брюшной полости. Компьютерная томография обычно не используется для оценки состояния билиарной системы. Пациентам с желчной коликой следует воздерживаться от жирной или острой пищи и обращаться к врачу в случае стойкого появления боли или лихорадки.
Пациентам с желчной коликой следует воздерживаться от жирной или острой пищи и обращаться к врачу в случае стойкого появления боли или лихорадки. Лечение включает холецистэктомию, исследование общего желчного протока и закрытие свищевого тракта.
Лечение включает холецистэктомию, исследование общего желчного протока и закрытие свищевого тракта.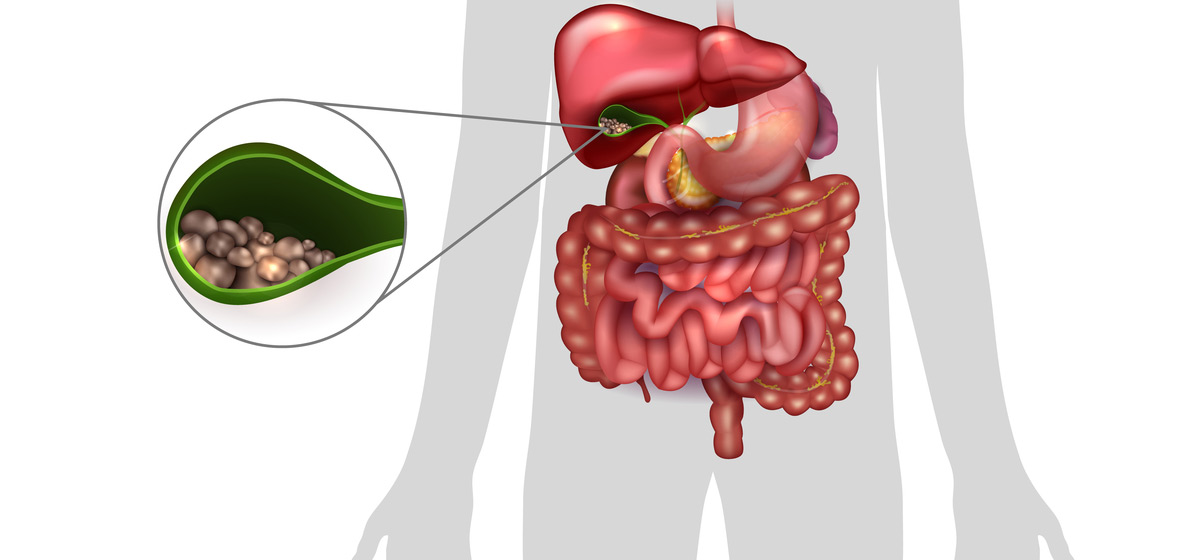
 Всегда обращайтесь к своему врачу, чтобы убедиться.
Всегда обращайтесь к своему врачу, чтобы убедиться.









 1
1  2
2 1
1  2
2 1
1  2
2 1
1  2
2





 Вирус герпеса может локализоваться не только на губах, но и на любом другом участке тела.
Вирус герпеса может локализоваться не только на губах, но и на любом другом участке тела. Отличить герпесную от иного вида инфекции можно по следующим признакам:
Отличить герпесную от иного вида инфекции можно по следующим признакам:
 Основными причинами появления герпеса являются:
Основными причинами появления герпеса являются:
 Среди мазей особенно часто используется Ацикловир. Данный препарат способен снять зуд, жжение, отеки и боль. Мазь наносится чистыми руками на место высыпаний тонким слоем, 4-5 раза вдень. Лечение следует продолжить 5 дней.
Среди мазей особенно часто используется Ацикловир. Данный препарат способен снять зуд, жжение, отеки и боль. Мазь наносится чистыми руками на место высыпаний тонким слоем, 4-5 раза вдень. Лечение следует продолжить 5 дней. Многие народные методы позволяют снять неприятные ощущения от высыпаний, а также оказать иммуностимулирующий и противомикробный эффект. Наиболее эффективными являются следующие средства:
Многие народные методы позволяют снять неприятные ощущения от высыпаний, а также оказать иммуностимулирующий и противомикробный эффект. Наиболее эффективными являются следующие средства: Травы оказывают значительный эффект в лечении герпетической инфекции. Самыми распространенными являются следующие рецепты:
Травы оказывают значительный эффект в лечении герпетической инфекции. Самыми распространенными являются следующие рецепты: Отличным эффектом обладает ушная сера в смеси в оливковым маслом. Для этого нужно взять 10-20 грамм серы и смешать с 1 ст.л. масла. Полученную массу следует наносить на сыпь 2 раза в день, пока она не сойдет.
Отличным эффектом обладает ушная сера в смеси в оливковым маслом. Для этого нужно взять 10-20 грамм серы и смешать с 1 ст.л. масла. Полученную массу следует наносить на сыпь 2 раза в день, пока она не сойдет. Для лечения и профилактики рецидивов герпеса у детей можно пользоваться средствами народной медицины.
Для лечения и профилактики рецидивов герпеса у детей можно пользоваться средствами народной медицины.
 В данном случае все зависит от стадии заболевания, состояния иммунитета и конкретного метода. Если начать лечить герпес при первых его проявлениях, то высыпаний может и не быть.
В данном случае все зависит от стадии заболевания, состояния иммунитета и конкретного метода. Если начать лечить герпес при первых его проявлениях, то высыпаний может и не быть. Вирус герпеса, попав в организм, при снижении иммунитета человека проявляет себя в виде пузырьковых высыпаний по всему телу. Сыпь при обострении заболевания доставляет больному немалый дискомфорт: пузырьки лопаются, на их месте образуются язвы, все это сопровождается сильнейшим зудом, болью и жжением.
Вирус герпеса, попав в организм, при снижении иммунитета человека проявляет себя в виде пузырьковых высыпаний по всему телу. Сыпь при обострении заболевания доставляет больному немалый дискомфорт: пузырьки лопаются, на их месте образуются язвы, все это сопровождается сильнейшим зудом, болью и жжением.
 Активность вируса подавляют противовирусные препараты типа Ацикловира, а иммунитет организма повышают иммуномодулирующие средства (интерферон). Механизм лечения ими основывается на угнетении размножения ВПГ в организме человека и блокировке его действия.
Активность вируса подавляют противовирусные препараты типа Ацикловира, а иммунитет организма повышают иммуномодулирующие средства (интерферон). Механизм лечения ими основывается на угнетении размножения ВПГ в организме человека и блокировке его действия.


 Витаминотерапия является важной частью комплексного лечения и профилактики герпеса. Особенно в ней нуждаются пожилые люди, более других подверженные заболеванию опоясывающим герпесом.
Витаминотерапия является важной частью комплексного лечения и профилактики герпеса. Особенно в ней нуждаются пожилые люди, более других подверженные заболеванию опоясывающим герпесом. Березовый деготь также является отличным средством против герпеса
Березовый деготь также является отличным средством против герпеса





 Содержимое пузырьков, которые образуются на теле, содержит частички вируса. Поэтому при его попадании на здоровые участки кожи может произойти дальнейшее распространение инфекции.
Содержимое пузырьков, которые образуются на теле, содержит частички вируса. Поэтому при его попадании на здоровые участки кожи может произойти дальнейшее распространение инфекции.