Самые полезные кисломолочные продукты для поджелудочной железы. Как готовить йогурт при панкреатите | Природа Лечит
Приветствую вас на канале Природа Лечит!
Одной из самых важных задач при хроническом панкреатите является употребление высококачественного белка. К сожалению, растительные продукты не содержат всего спектра незаменимых аминокислот и, если вы являетесь веганом или сыроедом, нужно обязательно принимать аминокислоты в капсулах, иначе поджелудочная железа будет восстанавливаться очень долго.
В этой статье вы узнаете о том, какие кисломолочные продукты самые полезные при панкреатите, а также в какое время дня их лучше употреблять.
Творог. Какая жирность будет оптимальной?
Этот продукт содержит все необходимые аминокислоты для нашего организма и является прекрасным заменителем мяса. Основной белок творога — это казеин, который долго усваивается, обеспечивая длительное чувство сытости. К тому же, в этом кисломолочном продукте много фосфора, кальция, кальция и натрия.
При хроническом панкреатите лучше использовать творог с жирностью не более 6%. Более высокие проценты могут вызвать новые болевые ощущения в левом подреберье и чрезмерно нагрузить поджелудочную железу. Отличным вариантом будет позавтракать творогом, с добавлением изюма.
Такое начало дня обеспечит вас энергией минимум на четыре пять часов, и избавит от тяжести в желудке.
Домашний йогурт. Почему лучше употреблять перед сном?
Да, именно йогурт, а не кефир рекомендуется употреблять при панкреатите. Наличие небольшого количества спирта в последнем (от двух, а иногда и до шести процентов) может оказать негативное действие на поджелудочную железу, поэтому рисковать все же не стоит.
Йогурт – это прежде всего самый лучший пробиотик, если вы приготовили его самостоятельно из закваски. Большое количество жизнеспособных лактобактерий, при хранении в холодильнике может сохранятся до трех суток.
Также, в йогурте содержится белок в очень легкодоступной форме, благодаря процессу ферментации. Если у вас фаза стойкой ремиссии, можно использовать молоко жирностью 2.5%. В других случаях лучше все-таки обойтись обезжиренным.
Йогурт лучше готовить самому из натурального молокаСамое лучшее время для употребления йогурта за два часа до сна. Все дело в том, что кальций отлично усваивается организмом именно в ночное время. Оптимальным количеством является 200-250 грамм йогурта. Можно добавить печеное яблоко, для улучшения работы кишечника и вывода токсинов за счет пектина.
Если данная информация была вам полезна, и вы хотите в дальнейшем читать подобные публикации, подписывайтесь на мой канал и ставьте нравиться
Всем желаю здоровья и благополучия!
Йогурт при панкреатите
Йогурт – вкусный и полезный кисломолочный продукт, приготавливаемый из молока путем заквашивания культурой болгарской палочки и термофильного стрептококка. Благодаря своим лечебным и диетическим свойствам, йогурт практически не имеет противопоказаний и включается в состав меню при различных заболеваниях. Не исключением является и панкреатит – йогурт при панкреатите не только разрешен, но и показан к употреблению.
Благодаря своим лечебным и диетическим свойствам, йогурт практически не имеет противопоказаний и включается в состав меню при различных заболеваниях. Не исключением является и панкреатит – йогурт при панкреатите не только разрешен, но и показан к употреблению.
Чем полезен йогурт для больных панкреатитом
- Йогурт – хороший источник качественного белка животного происхождения, необходимого для восстановления тканей поврежденной поджелудочной железы. Молочный белок (казеин) расщепляется бактериями йогуртовой закваски до пептидов и аминокислот, легко усваивающихся даже при панкреатите.
- Кисломолочные бактерии – часть полезной микрофлоры кишечника человека, и регулярное употребление йогурта способствует профилактике и лечению дисбактериоза и других кишечных расстройств. При этом бактерии йогуртовой закваски отличаются высокой устойчивостью к действию желудочного сока, что позволяет им дойти собственно до кишечника.
- Йогурт оказывает умеренное активирующее действие на перистальтику кишечника, борется с запорами.

- Под действием кисломолочных бактерий лактоза йогурта частично расщепляется, что тоже немаловажно при панкреатите, часто сопровождающемся лактазной недостаточностью.
- Йогурт обладает способностью стимулировать иммунитет.
- В нем содержится много ценных минералов и витаминов.
Обратите внимание: все полезные свойства относятся только к натуральному продукту. В магазинах сейчас можно найти множество изделий под маркой йогурта, содержащих загустители, ароматизаторы, красители, консерванты. Такие йогурты больным панкреатитом полностью противопоказаны!
Йогурт при остром панкреатите и обострении хронического
Включать йогурт жирностью 1% в свой рацион больные панкреатитом могут, начиная с третьей недели от обострения. Продукт вводится постепенно, с ¼ стакана и до 1 стакана в сутки, и выступает в качестве альтернативы кефиру. Употреблять йогурт в этом периоде рекомендуется отдельно, как самостоятельное блюдо – на полдник или перед сном.
Йогурт во время ремиссии хронического панкреатита
В ремиссию заболевания разрешается йогурт более высокой жирности – до 3,2%. Чтобы разнообразить вкус продукта и обогатить его витаминами, в йогурт можно добавлять свежие соки, мякоть фруктов или ягод, для подслащивания – сахарозаменители, небольшое количество меда или сиропа из варенья. Используется йогурт и для заправки фруктовых салатов, им можно полить запеканку, употреблять вместе с печеньем, сухариком, свежими фруктами.
Для работающих больных йогурт является прекрасным вариантом готового перекуса. Не забывайте подогревать йогурт до комнатной температуры перед употреблением.
Если есть возможность, лучше готовить йогурт самостоятельно. Если же вы покупаете продукт промышленного производства, следите, чтобы это был натуральный йогурт, не содержащий посторонних вредных добавок (загустители и т.д.). Лучше приобретать классический белый йогурт, а фруктовые и ягодные наполнители вводить в него самостоятельно.
| Белки | 4.1 г |
|---|---|
| Углеводы | 5.9 г |
| Жиры | 1.5 г |
| Калорийность | 57.0 ккал на 100 грамм |
Оценка соответствия диете при хроническом панкреатите: 10.0
Оценка пригодности продукта для питания во время острого панкреатита: 8.0
Витамины в йогурте
C, D, B1, B2, B5, B6, B9, A, Bp, B12, E, H, PP
Минеральные вещества в йогурте
молибден, кобальт, калий, медь, магний, фосфор, железо, кальций, селен, йод, цинк, сера, натрий, хлор
Рекомендуемая максимальная порция йогрута в сутки при хроническом панкреатите: 300 г в сутки
Йогурт при панкреатите в острой и хронической форме
При воспалении поджелудочной железы, особенно в период обострения, обязательно соблюдение диеты. Чтобы разнообразить довольно скудное разрешенное меню, в период ремиссии можно регулярно употреблять натуральный йогурт – не только вкусный, но и очень полезный продукт, который можно приготовить и самостоятельно.
Время чтения 5 мин.Просмотры 718Обновлено
Кисломолочные продукты входят в состав большинства диет. Их рекомендуют употреблять при заболеваниях многих внутренних органов, в том числе – при патологии желудочно-кишечного тракта. Йогурт при панкреатите или холецистите – одно из немногих разрешенных лакомств, способствующих улучшению состояния больного, обеспечивающих организм ценными веществами.
Польза йогурта для больного панкреатитом
Йогурт производится из молока методом заквашивания в результате взаимодействия с определенными микроорганизмами (термофильный стрептококк, пробиотическая лактобацилла – болгарская палочка). Этот продукт обладает рядом свойств, благоприятно влияющих на состояние поджелудочной железы при ее воспалении:
- Обеспечение организма белками животного происхождения, витаминов, микроэлементов, которые нужны, как строительный материал для регенерации всех тканей, в том числе – железистых.

- Бактерии улучшают состояние микрофлоры пищеварительного тракта: внутри кишечника повышается концентрация полезных лакто- и бифидобактерий, которые сдерживают размножение патогенных и условно патогенных микроорганизмов, вызывающих воспалительные заболевания пищеварительных органов.
- Нормализация состояния кишечной микрофлоры способствует повышению защитных сил организма (иммунитета), что позволяет быстрее справиться с воспалением, активизирует регенерацию поврежденных тканей.
- При воспалении поджелудочной железы нарушается ее секреторная активность, выработка пищеварительных ферментов, в том числе – лактазы. Полезные бактерии обладают ферментной активностью и помогают расщеплять молочный сахар (лактозу) до олигосахаридов, а молочный белок (казеин) – до аминокислот, необходимых организму.
- Если регулярно есть йогурт, то нормализуется перистальтика кишечника, устраняются запоры.
- Молочные продукты способны нейтрализовать многие вредные химические вещества, поступающие внутрь организма с синтетическими лекарствами, которые назначаются пациенту при панкреатите.

Йогурт в острую стадию панкреатита
На этапе обострения, при выраженном воспалительном процессе с интенсивными абдоминальными опоясывающими болями, явлениями диспепсии и лихорадкой, диета должна быть очень строгой. Несколько первых дней кушать вообще ничего не рекомендуется, даже молочные и кисломолочные продукты, для того, чтобы «разгрузить» пищеварительный тракт. В результате голодания снижается секреторная и моторная активность всех желез ЖКТ.
Обезжиренный йогурт разрешено начинать пить только через 2–3 недели от начала острого процесса. Продукт обязательно должен быть свежим, натуральным, без ароматизаторов, консервантов, красителей.
Йогурт при ремиссии
После стихания обострения можно постепенно разнообразить меню, добавив к нему большее количество молочных продуктов. Йогурт разрешается пить любой, но содержание жиров не должно превышать 3%. На этапе стойкой ремиссии к йогуртному продукту добавляют соки и мякоть свежих фруктов.
В магазинах продается большое количество питьевых йогуртов промышленного производства. При покупке следует внимательно изучать состав, потому что он не у всех продуктов полезен одинаково. Йогурт Активия при панкреатите поддерживается многими специалистами, потому что это натуральный биопродукт, который эффективно восстанавливает микрофлору кишечника, не ухудшает состояние поджелудочной железы.
Натуральный йогурт рекомендуется применять, как заправку для салатов вместо жирной сметаны или майонеза, который категорически исключается при хроническом заболевании.
Правила употребления йогурта во время заболевания
Ускорить выздоровление и не усугубить состояние железы при панкреатите, поможет соблюдение нескольких правил при введении в рацион любого нового продукта, в том числе и йогурта:
- Начинать употреблять его нужно с небольших порций: не более четверти стакана один раз за весь день, затем можно постепенно увеличивать количество объем продукта и довести до 250–300 мл в день.

- Кисломолочный продукт желательно использовать для отдельного приема пищи, например, во время полдника, дополняя сухариками или постным сухим печеньем. А также несладкий йогурт рекомендуется пить после ужина за пару часов до сна.
- Еда при панкреатите должна быть теплой, так как холодные или горячие продукты раздражают слизистые оболочки пищеварительного тракта, усугубляют течение панкреатита.
- Перед употреблением йогурта важно убедиться, что он свежий, посмотреть его срок годности. Несвежий продукт не только не принесет пользы, но и способно вызвать пищевое отравление.
- Желательно покупать простой классический кисломолочный продукт, например, Активия, и уже самостоятельно добавлять туда натуральные фрукты, ягоды.
- Если после употребления йогурта появляются боли, тошнота, метеоризм, то следует прекратить его пить и проконсультироваться с врачом.
- Если есть возможность, то лучше готовить продукт в домашних условиях самостоятельно. Только так можно быть абсолютно уверенным в качестве, свежести используемых ингредиентов.

Как приготовить полезный йогурт в домашних условиях
Для изготовления качественного, вкусного йогурта потребуется молоко с закваской. Рецепт приготовления простой:
- Прокипятить 1 литр молока 5 минут или подогреть, если используется пастеризованное или ультрапастеризованное молоко. Посуда, которая будет использоваться для приготовления йогурта (эмалированная кастрюля, ложка для помешивания) должна быть тщательно вымыта.
- Убедиться, что температура молока – примерно 40 градусов, потому что более высокая температура уничтожит все необходимые полезные бактерии, а в холодных условиях эти бактерии не будут размножаться, и йогурт не получится.
- Йогуртовую закваску приобретают в магазине или аптеке. На 1 литр молока потребуется 125 г закваски. Смешивая молоко с закваской, нужно постоянно помешивать его для равномерного распределения всех ингредиентов.
- Затем надо закрыть кастрюлю крышкой и плотно укутать теплым полотенцем или пледом и оставить в теплом месте, например, вблизи от батареи на 10 часов.

Проще всего готовить йогурт с использованием йогуртницы или мультиварки: нужно залить подготовленное молоко и закваску в емкость от прибора и поставить на режим «йогурт». Время приготовления обычно 5–6 часов.
При введении любого нового продукта или напитка в рацион во время панкреатита необходимо посоветоваться с терапевтом или гастроэнтерологом. Врач подскажет, когда следует добавить кисломолочные продукты и какие вообще можно йогурты при панкреатите.
Употребление кисломолочных продуктов при панкреатите
Употребление кисломолочных продуктов при панкреатите
При воспалении поджелудочной железы нужно придерживаться специальной диеты. Есть ли в ней место для молочных и кисломолочных продуктов?
Молочные продукты должны быть в рационе каждого здорового человека.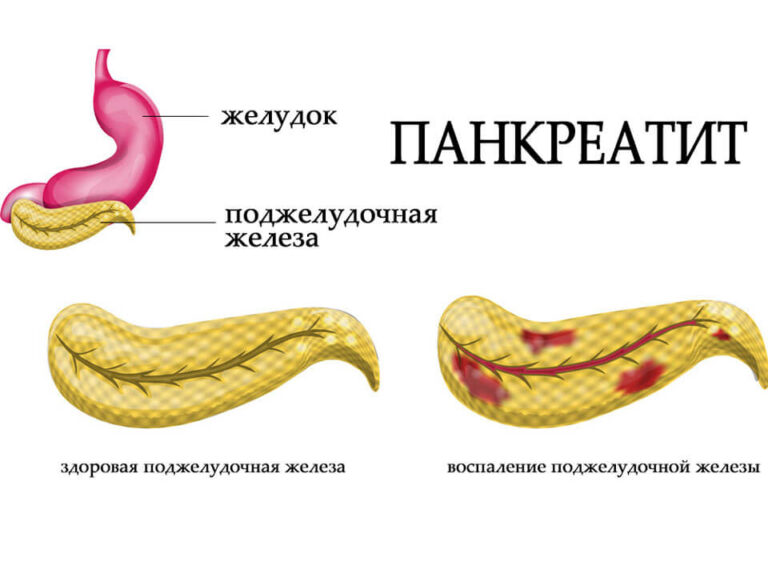 Для больных панкреатитом их употребление может закончиться неудачно. Какие ограничения есть при данном заболевании – что можно и что нет?
Для больных панкреатитом их употребление может закончиться неудачно. Какие ограничения есть при данном заболевании – что можно и что нет?
Что такое панкреатит?
Панкреатит – это воспаление тканей поджелудочной железы. Оно сопровождается нарушением оттока жидкостей внутренней секреции. На этом фоне повышена активность ферментов. Соки не успевают вовремя выходить из организма, поэтому они начинают переваривать собственно стенки железы, которая их выделяет.
Последние несколько лет наблюдается резкий рост случаев заболевания, причем страдает от него и молодежь.
Как проявляется панкреатит?
Заболевание сопровождается рядом симптомов:
- боль под ребрами, которая не имеет определенной локализации;
- икота или отрыжка с неприятным запахом;
- тошнота и рвота;
- запоры, поносы;
- обезвоживание организма, слабость;
- ощущение сухости во рту;
- нестабильное артериальное давление;
- трудности с дыханием;
- повышенное потоотделение;
- высокая температура;
- тусклая кожа (ближе к землистому цвету).

Как питаться при панкреатите
При данном заболевании нужно придерживаться определенной диеты. Что она подразумевает?- Не пропускать трапезы.
- Есть не менее 3-4 раз в день, никогда не ходить голодным.
- Кушать небольшими порциями, но часто.
- Предварительно перетирать или измельчать пищу.
- Употреблять блюда с повышенным содержанием белка.
- Не увлекаться употреблением жиров или углеводов.
- Не есть пищу с повышенным содержанием приправ, усилителей вкуса, консервантов.
Какие молочные продукты показаны при панкреатите?
При воспалении поджелудочной железы можно употреблять молочные продукты в следующем виде:
- Пить чай с небольшим количеством нежирного молока.
- Пить молочный кисель.
- Делать творожно-манные запеканки.
- Запекать суфле или пудинги на основе молока.

- Варить молочные супы и каши с добавлением молока.
Что из кисломолочной продукции можно при панкреатите?
Если человек болен хроническим панкреатитом, то некоторые молочные продукты способны улучшить и стабилизировать его состояние:
- Натуральный йогурт. Данный продукт может быть использован в качестве диетического питания. Он поддерживает работу иммунной системы и стабилизирует стул. Больным панкреатитом подходит только нежирный или полностью обезжиренный йогурт. Желательно, чтобы в нем не было химических вкусовых добавок и красителей.
- Творог. Больной может употреблять творог как самостоятельный продукт или в составе блюд. Разрешено употребление только свежего творога в пастообразной консистенции. Его нельзя есть, если больной обнаружил резко кислый привкус или окончание срока годности.
- Ряженка. Не всем пациентам с панкреатитом она подходит из-за повышенного процента жирности.
 Пить ряженку стоит с осторожностью, не более стакана за сутки. Чтобы разнообразить рацион, в ряженку можно добавить ягоды или кусочки фруктов.
Пить ряженку стоит с осторожностью, не более стакана за сутки. Чтобы разнообразить рацион, в ряженку можно добавить ягоды или кусочки фруктов. - Сметана. Это довольно жирный продукт, который даже в малом количестве способен вызвать обострение. Нежирная сметана разрешена только в стадии устойчивой ремиссии. Употреблять ее можно в очень малом количестве, делая это через день.
Заключение
Панкреатит – это серьезное заболевание, которое требует ограничений в питании. При нём в рацион можно добавлять качественные молочные и кисломолочные продукты, но с определённой осторожностью.
Отказ от ответсвенности
Обращаем ваше внимание, что вся информация, размещённая на сайте
Prowellness предоставлена исключительно в ознакомительных целях и не является персональной программой, прямой рекомендацией к действию или врачебными советами. Не используйте данные материалы для диагностики, лечения или проведения любых медицинских манипуляций. Перед применением любой методики или употреблением любого продукта проконсультируйтесь с врачом. Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
Не используйте данные материалы для диагностики, лечения или проведения любых медицинских манипуляций. Перед применением любой методики или употреблением любого продукта проконсультируйтесь с врачом. Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
Можно ли йогурт при панкреатите: влияние на поджелудочную железу
Панкреатит является таким патологическим процессом, во время которого крайне важно соблюдать диетическое питание в период терапии.
Такая болезнь провоцирует воспалительные изменения в поджелудочной, потому при лечении больные могут столкнуться с ограничениями в еде.
Йогурт при панкреатите считается незаменимым продуктом питания при заболевании. Однако принимать его нужно после рекомендаций специалиста в индивидуальном порядке, отталкиваясь от тяжести патологии.
Полезные свойства йогурта
Многие задаются вопросом, можно или нет принимать йогурт при рассматриваемом заболевании. О положительных свойствах продукта, который помогает при противодействии болезни, известно достаточно давно.
Противопоказания у него отсутствуют, а благодаря кисломолочным составляющим напиток подойдет в любом медицинском диетическом питании.
Кроме того, он обладает рядом других положительных свойств:
- Обеспечивает организм животными белками, витаминами, микроэлементами, необходимыми в качестве строительного материала для восстановления всех тканей (включая железистые).
- Патогенные микроорганизмы помогают улучшить кишечную микрофлору: в нем увеличивается содержание полезных бифидо- и лактобактерий. Они сдерживают активный рост патогенной и условно патогенной флоры, которая провоцирует воспалительные болезни желудочно-кишечного тракта.
- Приведение в норму состояния микрофлоры кишечника помогает улучшить защитные силы организма, что дает возможность скорее избавиться от воспалительных явлений, активизирует восстановление пораженных тканей.

- При воспалительных процессах в поджелудочной происходит нарушение секреторной активности, продуцирования ферментов пищеварения, включая лактазу. Положительные бактерии характеризуются ферментной активностью и способствуют расщеплению молочного сахара до олигосахаридов, а молочного белка – до аминокислот, которые необходимы организму.
- Приведение в норму кишечной моторики при постоянном употреблении йогурта, устранение запоров.
- Нейтрализация молочными продуктами большого количества вредных химических элементов, которые поступают в организм с синтетическими медикаментозными средствами, назначаемыми больному во время панкреатита.
Йогурт при панкреатите можно принимать на любой стадии заболевания, однако необходимо предварительно согласовать это с врачом.
Невзирая на большой список положительных качеств, продукт не должен становится основным продуктом диетического питания.
При остром панкреатите
Включение йогурта жирностью 1% в меню страдающими панкреатитом возможно с 3 недели после обострения.
Введение продукта осуществляется поэтапно, с четверти стакана и до целого в день. Он является альтернативным вариантом кефира.
Употребляется йогурт на данном этапе по отдельности, как отдельное блюдо – днем либо на ночь.
При ремиссии хронической формы панкреатита
Во время ремиссии патологического процесса разрешено принимать более жирный йогурт (до 3,2%).
Для разнообразия вкуса и обогащения его витаминами, в него допустимо добавить свежие соки, мякоть фруктов либо ягод, чтобы подсластить – заменители сахара, немного меда либо сиропа из варенья.
Применяется йогурт в качестве заправки салатов из фруктов, им поливается запеканка, употребляется вместе с выпечкой.
Для тех, кто работает, йогурт станет отличным вариантом перекуса. Не следует забывать разогревать йогурт до теплого состояния до приема.
Когда существует возможность, оптимально приготовить продукт самому. При покупке готового продукта, нужно следить, чтобы это был йогурт натурального происхождения, который не содержит посторонних вредоносных наполнителей.
Оптимально покупать обыкновенный белый йогурт, а наполнители (фрукты и ягоды) вводить самому.
Как пить йогурт при панкреатите
Ускорить восстановление и не ухудшить состояние поджелудочной во время заболевания, помогает следование определенным правилам в процессе введения в меню какого-либо нового продукта, включая йогурт:
- Употребляется изначально с маленьких порций: не больше ¼ стакана единожды за сутки, после допустимо со временем увеличить объем выпиваемого йогурта до 300 г в сутки.
- Кисломолочная продукция должна использоваться для отдельной трапезы, к примеру, в полдник, дополнив сухарями либо сухим печеньем. Несладкий йогурт рекомендовано употреблять после вечернего приема пищи за 2 часа перед сном.
- Пища при наличии панкреатита должна быть теплой, поскольку холодные либо горячие продукты могут раздражать слизистые желудочно-кишечного тракта, усугубить протекание патологического процесса.
- До приема йогурта необходимо удостовериться, что он свежий, глянуть сроки годности.
 Несвежая продукция будет неэффективна, а также способна спровоцировать пищевую интоксикацию.
Несвежая продукция будет неэффективна, а также способна спровоцировать пищевую интоксикацию. - Оптимально приобретать обыкновенный кисломолочный йогурт, к примеру, Активия, и самому добавлять внутрь натуральные фрукты и ягоды.
- Когда после йогурта возникают болевые ощущения, тошнота, газообразование, то требуется отказаться от его приема и узнать рекомендации специалиста.
- Когда существует возможность, то оптимально приготовить продукт в бытовых условиях самому. Лишь таким образом можно быть полностью уверенным в качестве, свежести употребляемых компонентов.
Как приготовить полезный йогурт в домашних условиях
Многие задаются вопросом, можно ли йогурт при панкреатите сделать в домашних условиях. Для приготовления качественного продукта понадобится молоко и закваска.
Рецепт довольно прост:
- Кипятится 1 л молока на протяжении 5 минут либо подогревается, когда применяется пастеризованное либо ультрапастеризованное молоко. Посуда для этих целей должна быть как следует вымыта.

- Удостовериться, что температура молока – приблизительно 40 градусов, так как более высокие температурные показатели способны уничтожить положительные микроорганизмы, а в холодных условиях такая флора не будет размножаться, вследствие чего йогурт не получится.
- Закваска приобретается в магазинах либо аптечных пунктах. На 1 л молока понадобится 125 г закваски. Смешивается с молоком. В это время требуется все время размешивать его для одинакового распределения всех компонентов.
- Далее закрывается кастрюля крышкой и укутывается теплым полотенцем. Затем оставляется в теплом месте, к примеру, возле радиатора на 10 часов.
Легче всего сделать продукт с применением йогуртницы либо мультиварки: требуется залить приготовленное молоко и закваску и выбрать соответствующий режим на устройстве. Время готовки приблизительно 5–6 часов.
При введении какого-либо незнакомого продукта либо напитка в меню при панкреатите следует узнать рекомендации узкопрофильного специалиста.
Он даст советы, когда нужно добавлять кисломолочную продукцию и какие йогурты допустимо принимать во время заболевания.
Выбор молока
Молоко необходимо вскипятить на протяжении 5 минут. Когда оно приобретается в магазинах, нужно выбирать пастеризованное или ультрапастеризованное.
Первое необходимо нагревать, другое – необязательно, так как уже это сделано заранее. Когда молоко холодное, то требуется разогреть его. Получившуюся пленку нужно снять.
После кипячения его охлаждают до 40 градусов. Чтобы определить температуру используется термометр.
Если он отсутствует достаточным будет капнуть небольшое количество молока на руку. Действие готового молока возможно охарактеризовать таким образом: греет, но не обжигает.
Его лучше недогреть, чем перегреть, поскольку во время перегревания кисломолочная микрофлора гибнет.
Выбор закваски
Промышленная закваска доступна для приобретения в магазинах, в аптечных пунктах. В субстрат изначально добавляют микроорганизмы, которые присутствуют в привычных йогуртах.
Готовят закваски по стандартам, однако при самостоятельном приготовлении продукта трудно достичь вкуса магазинной продукции. Чтобы приготовить его, разрешено применять промышленный биойогурт.
После приготовления продуктов можно начинать саму готовку. Смешивается молоко в теплом виде и закваска. 125 г консистенции понадобится на 1 л молока.
Заливая его, нужно размешивать смесь до формирования однородной массы. При рассматриваемом патологическом процессе кисломолочный привкус будет приятным.
Нужно помнить, что принимать продукт в холодном виде запрещено. Требуется подогреть его до комнатных температурных показателей.
Йогурты относят к продуктам, крайне полезным при противодействии с различными проявлениями заболеваний желудочно-кишечного тракта.
Благодаря им внутрь организма попадают ценные животные белки, которые в обязательном порядке должны находиться в меню пациента.
Это пребиотики, отлично усваиваемые, обеспечивающие затихание воспаления и не создающие сложностей, когда выбираются соответствующим образом.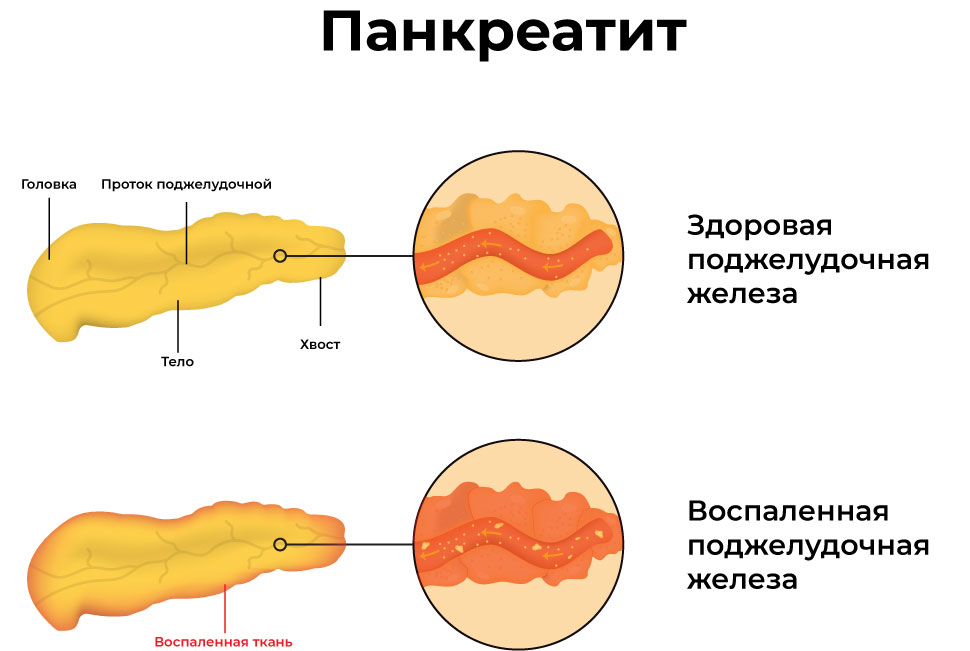
В йогуртах домашнего приготовления либо Активии нет консервантов, однако присутствуют живые бактерии, которые способны обеспечить позитивную динамику терапии.
Следует тщательным образом придерживаться всех предписаний основного диетического питания.
Полезное видео
Порой люди недоумевают, что можно кушать при панкреатите. Кажется, запрещены все привычные продукты, а разрешены только каши.
Под запретом оказались многие овощи, фрукты, рыба, мясо. Впрочем, это только первое впечатление.
При воспалении поджелудочной железы можно составить богатое разнообразное меню.
Панкреатит
Острые сильные боли после еды, локализующиеся преимущественно в левой части живота, многократная рвота, тошнота могут свидетельствовать о появлении такого заболевания, как панкреатит.
Болезнь сопровождается воспалением и поражением поджелудочной железы. По разным причинам панкреатический секрет перестает выделяться в кишечник, забрасывается обратно в железу.
По разным причинам панкреатический секрет перестает выделяться в кишечник, забрасывается обратно в железу.
В результате ферменты, которые синтезируются поджелудочной, начинают переваривать сам орган, вызывая диффузные изменения.
Диагноз определяется на основе клинических проявлений и результатов исследований.
Выделяют два основных вида панкреатита:
- Острый. Развивается внезапно. В большинстве случаев характеризуется проявлением ярких симптомов, среди которых: сильные боли, рвота, высокая температура, повышенное давление, тахикардия, желтушность кожи, высокое потоотделение. Разновидностью острого панкреатита является реактивный.
- Хронический. Порой недолеченное острое заболевание превращается в хроническое. Приступы обострения происходят до 5 раз в год, сопровождаются сильными болями, многократной, не приносящей облегчения рвотой, лихорадкой, характеризуются разной продолжительностью. Вне обострения состояние – стабильное.
Одним из факторов, провоцирующих развитие панкреатита и его обострение, является неправильное питание.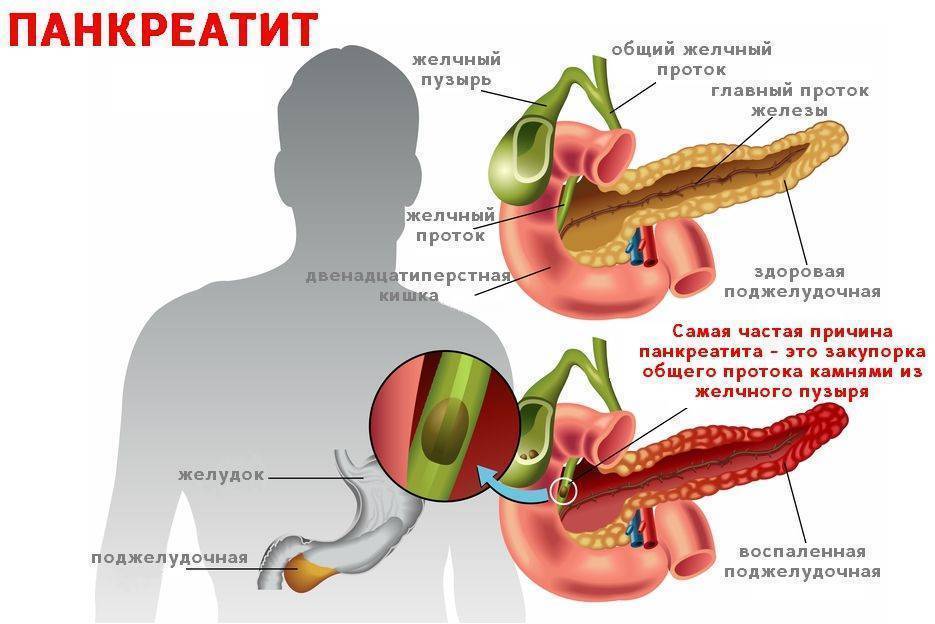
Кофе, выпитый до еды, острые, жареные блюда, специи возбуждают аппетит и ведут к повышенной выработке ферментов, функция которых заключается в переработке белков, лактозы, сахаров, жиров.
Часть из них действительно участвует в переработке пищи. Другая остается в поджелудочной железе.
Медицина давно изучила, что соблюдение правильного питания являются необходимыми и обязательными мерами для сохранения здоровья внутренних органов.
Важно всегда помнить, что разрешено кушать при панкреатите. Отсутствие лечения, щадящего питания при обеих формах болезни вызывает различные осложнения, в том числе рак, сахарный диабет, перитонит.
Особенности питания при панкреатите
Вне зависимости от того, идет ли речь об остром панкреатите или хроническом, в развитии заболевания выделяют несколько стадий:
- Начальная. Связана с началом приступа при острой форме или выраженном обострении хронического панкреатита. Симптомы проявляются наиболее интенсивно.

- Улучшение. Признаки заболевания уменьшаются. Стихает боль, стабилизируется температура.
- Выздоровление. Состояние нормализуется.
Каждая из стадий характеризуется специфическими требованиями к тому, что можно кушать при панкреатите.
Начальная стадия
В процессе лечения панкреатита на первом этапе болезни важно избегать стимуляции выработки пищеварительных ферментов.
Добиться этого возможно, если человек полностью откажется от еды. Допускается только питье маленькими порциями для исключения обезвоживания. Пьют минеральную воду без газа, отвар шиповника.
Данные меры разгружают пищеварительную систему, останавливают развитие заболевания и появление обострений.
Голодание проводится под контролем врача. Длиться начальная стадия обычно до трех дней.
Стадия улучшения
Как только состояние больного улучшается, питание возобновляется. Однако происходит это постепенно, с соблюдением некоторых правил:
- Дробное питание.
 Предполагается, что пациент кушает маленькими порциями в соответствии со специальным меню. В первые дни после приступа кушают 7-8 раз в сутки. В дальнейшем количество приемов пищи снижается, но не может быть меньше пяти. Разовая порция не должна превышать 300 г.
Предполагается, что пациент кушает маленькими порциями в соответствии со специальным меню. В первые дни после приступа кушают 7-8 раз в сутки. В дальнейшем количество приемов пищи снижается, но не может быть меньше пяти. Разовая порция не должна превышать 300 г. - Постепенное введение новых продуктов питания. Для лучшей адаптации пищеварительной системы продукты, которые раньше пациент употреблял безболезненно в любом количестве, вводят не сразу, а один за другим, постепенно. Если возникает вопрос, врач всегда скажет, какие продукты нельзя есть при панкреатите.
- Увеличение калорийности. Не сразу повышается и калорийность вводимых продуктов. В первые два дня после голодания калорийность всех потребленных продуктов составляет не более 800 ккал. В последующие два-три дня калорийность поднимают до 1000 ккал. В дальнейшем суточная норма составляет до 2200 ккал.
- Состав. В первые дни используется углеводная диета, она в меньшей степени провоцирует выработку желчи и панкреатического сока, соответственно развитие холецистита и панкреатита.
 В дальнейшем вводятся продукты с содержанием белка. Употребление жиров ограничено в любом случае.
В дальнейшем вводятся продукты с содержанием белка. Употребление жиров ограничено в любом случае. - Отказ от насильственного питания. Если пациент отказывается от еды, заставлять его нельзя.
- Температура блюд. Вся еда должна быть комнатной температуры. Употребление слишком горячих или холодных продуктов ведет к повреждению органов пищеварительной системы.
- Переедание. Необходимо избегать употребления пищи в большом количестве.
- Водный режим. Прием жидкостей доводят до уровня 2,2л.
- Соблюдение правил приготовления блюд. Продукты, которые можно есть при панкреатите, готовят только на пару или варят. Подают их преимущественно в жидком виде или как пюре.
Правильное питание осуществляется на основе диеты № 5П по первому, щадящему варианту.
Пациентам часто кажется, что кушать на этом этапе тоже нельзя. Однако больным предлагают жидкие, полужидкие, через 1-2 дня полувязкие перетертые каши, супы с протертыми продуктами, по консистенции больше слизистые, пюре из овощей, сухари.
Иногда рекомендуется кушать детское питание. Для питья используют зеленый и слабый черный чай, компоты с перетертыми сухофруктами, кисели, морсы из смородины, шиповника.
В среднем через 2 дня после восстановления питания больным панкреатитом вводят пюре, приготовленные на втором или третьем бульоне, белковый омлет, котлеты из нежирного мяса на пару, блюда из творога, масло сливочное.
Для приготовления пищи из мяса, его очищают от жилок, жира, птицу и рыбу – от костей и кожных покровов.
Абсолютно противопоказано кормить пациентов хлебом, соленой пищей, колбасами, свежими овощами, фруктами, копченостями, жирными продуктами.
Исключить нужно бульоны первого отвара, сахар, пшенную, перловую, гороховую, кукурузную кашу.
Что нельзя при обострении, так это пить кофеиносодержащие напитки, какао, свежее молоко.
Какие бы продукты ни были, при панкреатите можно есть их и пить только при условии, что в них нет пищевых добавок.
Выздоровление
По мере исчезновения симптомов ограничения становятся слабее и мягче. Между приемами пищи должно быть не более четырех часов.
Между приемами пищи должно быть не более четырех часов.
Все приготовленные блюда должны хорошо усваиваться. Общие правила, рекомендованные для второй стадии болезни, соблюдаются и сейчас с некоторыми изменениями:
- Меню. Используется стол № 5П во втором, расширенном варианте. Соблюдать его рекомендуется в течение года.
- Консистенция. Осуществляется постепенный переход от жидких блюд и пюре к приготовленным из мело нарубленных продуктов. Со временем для приготовления используются менее измельченные продукты.
- Температурный режим. Не допускаются горячие и холодные блюда.
- Дробность питания. Принцип питания до 5-6 раз в день небольшими порциями сохраняется.
- По рекомендации врача, к лечению подключают витаминную терапию. Важно получать витамины групп A, B, C, K, P.
- Состав. Увеличивается потребление углеводов, белков. Постепенно вводятся жиры.
На этом этапе при панкреатите список блюд, которые разрешены, включает приготовленные на пару овощи, нежирное мясо, рыбу, каши.
Допускается кушать черствый хлеб, сухое несоленое печенье, пастилу, сухофрукты, запеченные яблоки или груши, твердый сыр в строго ограниченном количестве. Пьют отвары, кефир, чай, компоты, некислые морсы, кисели.
Нельзя кушать при хроническом панкреатите жирную рыбу, мясо, сало, субпродукты, консервы, икру, копчености. Исключаются овощи с резким вкусом.
В список того, что нельзя при панкреатите, добавляют грибы, маринады, кислые фрукты, мучные продукты, сгущенное молоко.
Многие из этих продуктов вызывают усиленное действие поджелудочной железы и вызвать новый приступ.
Ремиссия
Вне обострения список того, что из продуктов можно кушать при хроническом панкреатите, тоже ограничен.
Соблюдение рекомендаций врача позволит сохранить бессимптомное состояние в течение долгого времени.
Состав органических веществ
Если человеку поставили диагноз хронический панкреатит, обращают внимание на количество органических веществ, содержащихся в продуктах.
Производимые поджелудочной железой ферменты направлены на переваривание именно этих элементов.
Углеводы
Диета в начале заболевания строилась на употреблении углеводной пищи. В расширенном меню состав основных компонентов изменяется.
Суточная норма углеводов составляет 350 г. Источником углеводов могут быть сухари, мед, гречневая каша, макаронные изделия, рис Среди овощей это картофель, морковь, кабачки.
Белки
В расширенный стол вводятся белковые продукты. Суточная норма – 130 г. Обращают внимание на то, что 30% должно иметь растительное происхождение.
В качестве источника белков животного происхождения больным панкреатитом рекомендуют мясо телятины, кролика, индейки.
Исключается баранина, гусятина, мясо диких животных и птиц. При ощутимом дискомфорте вместо мясных продуктов используется сыворотка, творог.
Коровье молоко не рекомендуется, оно вызывает вздутие и метеоризм.
Жиры
Продукты, содержащие жировые вещества, вводятся в меню на второй день после расширения меню. Суточная норма – 71 г.
Суточная норма – 71 г.
Порядка 20% должно иметь растительное происхождение. Сливочное масло используется как добавка к кашам или пюре.
Разрешенные продукты
Диета № 5П разработана специально для больных панкреатитом. В ней определено, какие продукты нельзя кушать, какие полезны.
Овощи
Многие привыкли думать, что все овощи полезны. Это не совсем так. При панкреатите показано готовить еду только из цветной, брюссельской капусты, моркови. Возможно использование картофеля, свеклы, кабачков, патиссонов.
Овощи готовят на пару либо отваривают. При выздоровлении, ремиссии хронического панкреатита запекают и тушат. На начальной стадии протирают до образования пюре.
Что можно есть при панкреатите вне обострения, так это термически обработанную белокочанную капусту, сладкий перец и помидоры. Однако, при возникновении дискомфорта эти овощи из рациона убирают.
Крупы
Прекрасным гарниром, завтраком при панкреатите будет приготовленная каша. В перечень допустимых продуктов включают гречневые, овсяные блюда, рис.
При расширении меню рекомендуется их чередовать, чтобы организм привык к разнообразию.
В период обострения рекомендуется овсяный коктейль.
Мясо
При расширении меню постепенно вводятся мясные блюда, приготовленные из индейки, телятины, курятины. Используется только чистое мясо.
Рекомендуется готовить котлетки на пару, супы, суфле. Мясо отваривают, запекают, тушат, готовят на пару.
Рыба
Основным параметром, по которому выбирается рыба для приготовления кушанья, является ее жирность. В период выздоровления готовят суфле, котлеты из окуня, минтая, трески.
Вне обострения запекают или тушат щуку, сельдь, хек, камбалу. Красные виды рыбы не относятся к тому, что можно кушать при панкреатите, но в крайне редких случаях можно порадовать себя запеченной горбушей.
Продукты из молока
В списке того, что можно есть при панкреатите, присутствуют продукты из молока.
В начале болезни на коровьем и козьем молоке готовят каши. В дальнейшем допускается пить кисломолочные продукты, кушать творог. Йогурт рекомендуется пить только тот, который приготовлен дома.
Йогурт рекомендуется пить только тот, который приготовлен дома.
При улучшении состояния в готовые блюда добавляют в небольшом количестве сливочное масло.
Фрукты и ягоды
По снятию острых симптомов болезни едят запеченные яблоки и груши. Гранат, хурму, сливу, дыню, малину, клубнику относят к тому, что можно кушать при ремиссии хронического панкреатита.
Готовят муссы, варенье, компоты.
Сладости
В острой стадии болезни запрещены все сладости. На этапе восстановления и выздоровления можно кушать зефир, пастилу, желательно домашнего приготовления. Допускается добавление в напитки меда.
Напитки
Привычку пить только чай, кофе, какао при панкреатите придется изменить. Чай оставить зеленый, на более поздних этапах вводя слабый черный. Вместо газировки и кофе рекомендуется использовать компоты, кисели, морсы и отвары.
Чашечку кофе можно позволить себе выпить только после полного выздоровления. Напиток лучше разбавить молоком и выпить спустя час после завтрака.
Запрещенные продукты
Многое из того, что привыкли считать полезным, приводит к дискомфорту и болезненным ощущениям, порой – к поражению поджелудочной железы.
Список продуктов, которые запрещено употреблять, включает красную рыбу, кофе, арбуз.
Овощи
На начальном этапе запрещены баклажаны, помидоры, капуста белокочанная, болгарский перец.
В любом состоянии противопоказан редис, репчатый лук, репка, редька. Все они раздражают пищеварительную систему, вызывают ухудшение состояния и нарушение работы железы.
Не стоит употреблять жареные, маринованные и соленые овощи.
Крупы
Не рекомендуется готовить блюда из гороха, кукурузы, пшена и ячменя. Они вызывают раздражение слизистой.
Мясо
Запрещена свинина, дичь, утятина, баранина. Не готовят супы на костях. Избегают жареного мяса и шашлыков. Рекомендуется ограничить, а на первых этапах болезни вообще исключить субпродукты.
К тому, что нельзя есть при панкреатите, относят сосиски, ветчину.
Рыба
Этот продукт содержит много полезных веществ, элементов, но слишком жирная рыба вызывает дискомфорт и тошноту.
Врачи советуют исключать из меню даже в период ремиссии панкреатита лососевые, скумбрию, осетра, карпа.
Жареных, копченых, вяленых, консервированных блюд лучше избегать.
Молочные блюда
На любом этапе болезни запрещено пить молоко коровы. К тому, что нельзя есть, пить при панкреатите поджелудочной железы, относят йогурты, произведенные на заводах.
Фрукты
Важно помнить, что при хроническом панкреатите можно есть не все фрукты. Исключению из меню подлежат цитрусовые, виноград. Часто не советуют кушать бананы.
Сладости
Торты, пирожные, конфеты, халва, мармелад, шоколад – эти любимые многими сладости из меню придется полностью убрать.
Напитки
Запрещены газированные напитки, крепкий чай, растворимый кофе.
Пример меню
Людям, страдающим от панкреатита, рекомендовано составлять меню на основе рецептов диетических блюд и диеты № 5.
Один из вариантов такого меню для стадии выздоровления представлен ниже. В меню включено далеко не все, что можно есть при панкреатите поджелудочной железы.
Список, запрещенный при панкреатите продуктов большой. Всегда можно придумать необычное, полезное меню, которое послужит практическим ответом на вопрос, что можно есть при панкреатите поджелудочной железы.
Овощные, рыбные блюда удовлетворят желаниям любого гурмана. Важно, впрочем, следить за принципами правильного питания.
Эти рекомендации позволят избежать возникновения обострений.
Полезное видео
Польза любых кисломолочных продуктов при панкреатите неоспорима. Можно ли йогурт при панкреатите? Безусловно, можно. Ведь полезные живые бактерии, содержащиеся в напитке, заботу о воспаленной поджелудочной железе берут на себя.
Они успешно справляются с подавлением вредных бактерий, очищением кишечника, выведением ядов и токсинов, а значит, способствуют восстановлению работоспособности поджелудочной железы. Животные белки, комплекс витаминов и минералов, входящих в состав йогурта, обеспечивают полноценное питание организма и укрепление поджелудочной железы.
В магазине настоящий йогурт, обогащенный живыми бактериями, довольно сложно приобрести. Поэтому живой кисломолочный продукт делают в домашних условиях. Его получают, заквашивая чистую культуру болгарской кисломолочной палочки в густом молоке, которое готовится выпариванием необезжиренного молока.
Вещества, образующиеся благодаря болгарской палочке в результате сквашивания цельного молока, чрезвычайно полезны при панкреатите. Для обеспечения максимального лечебно-профилактического эффекта йогурт, полученный самостоятельно не хранят более чем 1-2 дня. При длительном хранении он перекисает, утрачивая нужные полезные вещества. Обычно заквашивают новый кисломолочный напиток ежедневно для применения на следующий день.
Можно ли есть йогурт при панкреатите?
Панкреатит – распространенное заболевание желудочно-кишечного тракта. В зависимости от остроты протекания заболевания, различают острую и хроническую формы панкреатита. В лечении применяют системный подход, одним из пунктов которого является правильная диета.
Описание заболевания
Панкреатит – это хронический воспалительный процесс в поджелудочной железе. Основными причинами патологии являются:
- Неправильное питание;
- Злоупотребление алкоголем;
- Желчекаменная болезнь;
- Вторичные инфекции.
Самым выраженным симптомом заболевания является болевой синдром, особенно после принятия пищи. Боль локализуется в подреберье, под ложечкой, может носить опоясывающий характер.
Другие симптомы проявляются в бледном цвете лица больного, повышением температуры или скачками давления, нарушении стула, рвоте, тошноте, вздутии живота, одышке, желтушности кожи.
Первая помощь
Острое течение заболевания приводит к рецидивам, которые развиваются молниеносно и сопровождаются лихорадкой и сильной болью в области воспаленной железы. В первую очередь, больному нужно:
- Поставить капельницу с физраствором;
- Принять обезболивающие, например, кеторолак;
- Принять антисекреторное – квамател, октреотид;
- Принять противорвотное – метоклопрамида.
Причиной обострений и рецидивов становится нарушение диеты. По этой причине больные, уже столкнувшиеся ранее с острым панкреатитом, беспокоятся о правильности употребления тех или иных продуктов. В частности, нередко встает вопрос о том, можно ли кушать йогурт при панкреатите.
Польза йогурта
Йогурт при панкреатите не только разрешен, но даже показан больным. Его польза заключается в следующем:
- Йогурт при панкреатите является натуральным источником животного белка, который способствует восстановлению клеток железы.
 Казеин расщепляется достаточно легко, потому его переработка не нагружает поджелудочную железу.
Казеин расщепляется достаточно легко, потому его переработка не нагружает поджелудочную железу. - Так как панкреатит нередко сопровождается кишечными расстройствами и дисбактериозом, в частности, йогурт можно использовать в качестве натурального источника кисломолочных бактерий, восстанавливающих микрофлору кишечника.
- Есть при панкреатите и такая проблема, как частые запоры. С ними можно бороться также с помощью йогуртов, которые оказывают мягкий слабительный эффект, активизируя перистальтику кишечника.
- Панкреатит может сопровождаться лактозной недостаточностью. Кисломолочные бактерии йогурта частично расщепляют лактозу, что помогает восстановить ее недостаток в организме.
- Йогурт можно есть хотя бы потому, что его мягкий обволакивающий эффект способствует лучшей работе желудка, а также привносит в организм множество микро- и макроэлементов, витаминов и органических кислот.
Каким должен быть йогурт
Впрочем, все эти полезные свойства относятся только к одному типу напитков. В магазинном йогурте нет и доли полезных веществ для организма, особенно при заболевании поджелудочной железы. Кроме того, магазинные йогурты содержат:
В магазинном йогурте нет и доли полезных веществ для организма, особенно при заболевании поджелудочной железы. Кроме того, магазинные йогурты содержат:
- Красители;
- Загустители;
- Ароматизаторы;
- Консерванты.
Все эти вещества категорически запрещены при панкреатите, так как могут способствовать обострению заболевания, вызвать рецидив и привести к плохому самочувствию больного.
Домашние йогурты же, напротив, обладают всеми необходимыми веществами. Для приготовления необходимо только молоко и бактериальная закваска, которую можно приобрести в аптеке. Для приготовления домашних йогуртов сегодня нередко используются йогуртницы, которые позволяют получить вкусный и полезный продукт в течение нескольких часов без участия человека в процессе приготовления.
Употребление при рецидивах
Можно ли есть йогурт, если человек переживает обострение панкреатита? Ответить на этот вопрос точно может только эндокринолог по каждому конкретному случаю.
В общем случае, разрешенный продукт вводят только спустя двадцать дней после рецидива заболевания, жирность йогурта должна быть не более 1%. Сначала больному дают только треть стакана в сутки. Затем дозировки можно увеличивать постепенно, вплоть до одного стакана в сутки.
Йогурт можно употреблять в качестве альтернативы кефиру. Пить его рекомендуется отдельно от других блюд, в качестве полдника или ужина. В этом случае, желудок не заполнен другой пищей, и йогурт может выполнить свою обволакивающую функцию и лучше переработаться кишечником.
Употребление при ремиссии
При хроническом панкреатите и вне обострений, разрешен йогурт с жирностью до 3,5%. Для разнообразия вкуса и дополнения лечебный свойств этого продукта, в него можно добавлять:
- Свежие фрукты;
- Ягоды;
- Подсластители;
- Мед;
- Варенье;
- Сиропы;
- Соки.
Также его можно использовать, как заправку для десертов и фруктовых салатов, в качестве добавки к тесту для выпечки, поливать запеканки, печенья и другие десерты.
Купить качественный продукт в магазине достаточно сложно. Нужно обращать внимание на то, чтобы в составе не имелось загустителей, красителей, ароматизаторов, консервантов. Больным лучше готовить его дома из натурального домашнего молока.
Химический состав
Продукт на сто грамм содержит:
- 4,1 г белков;
- 5,8 г углеводов;
- 1,6 г жиров;
- 57 ккал.
Среди витаминов в напитке содержатся витамины группы В, в частности, В1,2,5,6,9. Кроме того, йогурт содержит витамины D, C, H, PP, A. Из минеральных веществ в йогурте содержатся элементы: хлор, магний, настрий, железо, молибден, кобальт, калий, йод, цинк, медь, сера, селен, фосфор.
Общие рекомендации
Больным с панкреатитом прописывается специально разработанная лечебная диета, которая в большинстве случаев исключает употребление жирной пищи. Кроме того, больным рекомендуется чаще бывать на свежем воздухе, совершать прогулки умеренным шагом, таким образом, выполняя умеренную физическую нагрузку.
Не стоит переедать, питаться нужно понемногу, но чаще, чем обычно – до шести раз в сутки. Нервы и стресс, бессонница и депрессия также могут пагубно влиять на течение заболевания, поскольку сильно изменяют гормональный фон. Так как поджелудочная железа – это орган и эндокринной системы, гормональные перемены могут влиять на нее достаточно сильно.
При соблюдении правильной диеты, советов гастроэнтеролога и рекомендаций по здоровому образу жизни, вероятность рецидивов стремится к нулю, а хроническое течение заболевания не снижает качество жизни больного.
Похожие записи
Вылечить панкреатит!: Йогурт при панкреатите
Вторым спасительным средством, которое мне посчастливилось найти в период после выхода из больницы, был домашний йогурт (первым был отвар шиповника).
После длительного голодания и лечения ингибиторами работоспособность кишечника угнетена во всех смыслах: перистальтика, всасывание полезных веществ, не говоря уже о дисбактериозе – все функционирует плохо. Мне поставили распространенный диагноз: *синдром раздраженного кишечника (СРК). До этого за всю свою жизнь я никогда не сталкивалась с таким количеством взаимоисключающих симптомов одновременно 😉 Определенный отдел кишечника создавал давление на воспаленную часть поджелудочной железы и это сильно усугубляло ситуацию. Естественно, это по началу вызывало полную растерянность, а единственным надежным выходом казалось голодание, ведь, если не есть вообще, то проблем нет 🙂 Однако такое положение нельзя было затягивать, поскольку мой вес тогда составлял 36 кг и худеть уже было просто некуда.
Мне поставили распространенный диагноз: *синдром раздраженного кишечника (СРК). До этого за всю свою жизнь я никогда не сталкивалась с таким количеством взаимоисключающих симптомов одновременно 😉 Определенный отдел кишечника создавал давление на воспаленную часть поджелудочной железы и это сильно усугубляло ситуацию. Естественно, это по началу вызывало полную растерянность, а единственным надежным выходом казалось голодание, ведь, если не есть вообще, то проблем нет 🙂 Однако такое положение нельзя было затягивать, поскольку мой вес тогда составлял 36 кг и худеть уже было просто некуда.
Вначале я интуитивно несколько раз покупала йогурты в магазине. Выбирала марки без добавок и с 0% жирности. Это немного улучшало самочувствие, но ненадолго и было несколько недостатков: мне не нравился их привкус, я легко определяю вкус лимонной кислоты, также гастрит давал себя знать… Читая состав этих йогуртов на упаковке, а потом и статьи в интернете о компонентах, я понимала, что это временный компромисс.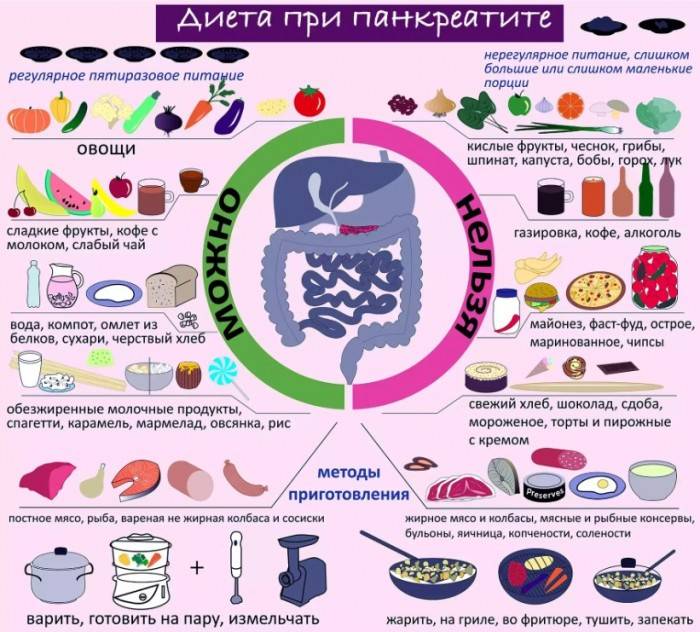
Преимущества:
Совершенно бессмысленно сравнивать вкусовые качества домашнего йогурта и магазинного, первый однозначно выигрывает по всем свойствам. А свежеприготовленный йогурт, пока он чуть теплее комнатной температуры (и это оптимальное условие для *первого завтрака, особенно при наличии гастрита и других сопутствующих панкреатиту заболеваний) имеет исключительно приятный нежный вкус, который Вы оцените при любой кислотности… О составе, даже нет смысла упоминать — сделаю это в другой *статье подробнее.
Первое ощущение от качественных кисломолочных продуктов – это свежесть и некоторый прилив сил, который наступает буквально через пару минут.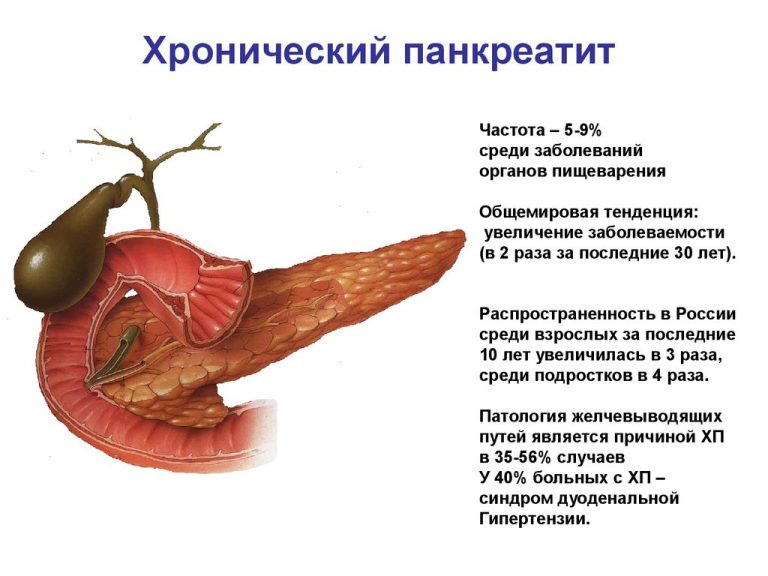 Кстати, именно это внешний показатель стимуляции иммунных процессов. Йогурты, к тому же, отлично утоляют жажду в жаркое время года. Перистальтика сразу же оживает, и уже никакие слабительные средства не понадобятся. Поэтому в ситуациях, когда Ваша *диета однообразна, содержит мало клетчатки, трудно представить, как достигнуть баланса без йогурта или других подобных *пробиотиков. И еще необходимо отметить важнейшее свойство йогурта – это идеальный способ устранения неприятного запаха изо рта, вызванного приемом большого количества лекарств, антибиотиков и чрезмерным развитием болезнетворных бактерий.
Кстати, именно это внешний показатель стимуляции иммунных процессов. Йогурты, к тому же, отлично утоляют жажду в жаркое время года. Перистальтика сразу же оживает, и уже никакие слабительные средства не понадобятся. Поэтому в ситуациях, когда Ваша *диета однообразна, содержит мало клетчатки, трудно представить, как достигнуть баланса без йогурта или других подобных *пробиотиков. И еще необходимо отметить важнейшее свойство йогурта – это идеальный способ устранения неприятного запаха изо рта, вызванного приемом большого количества лекарств, антибиотиков и чрезмерным развитием болезнетворных бактерий.

И, хотя многие уже смогли оценить достоинства живых йогуртов, но по сей день, не смотря на рекламу, остаются почему-то люди, которые при совершенно доступной цене продукта отказывают себе в возможности положительно повлиять на здоровье. В моем случае, домашний йогурт при постоянном каждодневном употреблении дал 30% успеха, — приблизительно на столько улучшились пищеварение и тонус в целом, даже в период отсутствия четкой ремиссии и тестирования на себе разных продуктов, порой опрометчиво :). В это время йогурт играл роль страховки и не раз выручал… Надеюсь, что для кого-то эта информация будет полезной и своевременной.
Желаю Вам здоровья 🙂
Фотография отсюда.Статьи близкие по теме:
5 продуктов, улучшающих здоровье поджелудочной железы | от Randox Health
Большинство людей не думают о своем здоровье поджелудочной железы, пока что-то не пойдет не так. Однако поджелудочная железа является важным органом, влияющим на ваше общее состояние здоровья, особенно на здоровье пищеварительной системы. Расположенная в брюшной полости здоровая поджелудочная железа вырабатывает ферменты и гормоны, которые помогают переваривать пищу, например, инсулин и полипептиды.
Расположенная в брюшной полости здоровая поджелудочная железа вырабатывает ферменты и гормоны, которые помогают переваривать пищу, например, инсулин и полипептиды.
Отсутствие ухода за поджелудочной железой может привести к панкреатиту, то есть болезненному воспалению поджелудочной железы, и раку поджелудочной железы.Люди с диагнозом сахарный диабет 1 и 2 типа также связывают заболевание с неправильным функционированием поджелудочной железы.
Первый шаг к заботе о здоровье поджелудочной железы — это так же просто, как знать, какие продукты делают ее счастливой и здоровой.
Вот 5 продуктов, укрепляющих поджелудочную железу, которые вам нужно немедленно записать в свой список покупок. Самое лучшее в этих продуктах — то, что есть практически бесконечные способы включить их в свой обычный рацион.
Брокколи
Брокколи содержит соединения, которые помогают выводить канцерогенные токсины (агенты, вызывающие рак) и могут предотвратить мутации ДНК. Ростки брокколи особенно богаты соединениями, борющимися с раком. Для большей пользы для здоровья ешьте брокколи сырой или слегка приготовленной на пару.
Ростки брокколи особенно богаты соединениями, борющимися с раком. Для большей пользы для здоровья ешьте брокколи сырой или слегка приготовленной на пару.
Вкусные способы подачи брокколи
- Суп из брокколи и нежирного сыра
- Салат из тертой брокколи с греческой йогуртовой заправкой для салата
- Сырая брокколи с соусом из хумуса
Шпинат
Шпинат и другие шпинаты зелень, такая как капуста и мангольд, снижает риск рака поджелудочной железы.Добавление их в свой рацион может защитить поджелудочную железу и обеспечить организм витаминами группы B и железом.
Вкусные способы добавления шпината
- Добавьте шпинат в салат
- Добавьте шпинат в цельнозерновые блюда или блюда из пасты без глютена (кстати, это особенно вкусно в лазаньи!)
- Отключите салат целиком зерновой сэндвич со шпинатом
Чеснок
По данным Национального института рака, люди, которые придерживаются диеты с высоким содержанием чеснока, имеют на 54% меньший риск развития рака поджелудочной железы.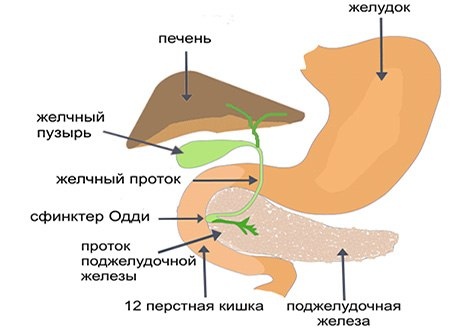 Они также отлично подходят для приготовления множества различных блюд. Если бы вы включали в свой ежедневный рацион только один продукт из этого списка, это было бы то, что вам нужно. Поговорим о рае поджелудочной железы!
Они также отлично подходят для приготовления множества различных блюд. Если бы вы включали в свой ежедневный рацион только один продукт из этого списка, это было бы то, что вам нужно. Поговорим о рае поджелудочной железы!
Вкусные способы добавления чеснока
- Добавьте его в свои супы
- Добавьте его в салаты
- Добавьте к себе нежирные соусы или овощные соусы
Вишни
Вишни богатые в периллиловом спирте — соединении, которое помогает предотвратить рак поджелудочной железы.Покупайте органические продукты или обязательно хорошо мойте вишню, так как вишня часто содержит большое количество пестицидов на поверхности. Также вишня хороша как в сладких, десертных, так и в салатных и мясных блюдах.
Вкусные способы подать вишню
- Чизкейк с вишней без выпечки
- Цельнозерновые вафли с вишневым соусом
- Вишни с рикоттой и поджаренным миндалем
- Варенье из копченой вишни на цельнозерновом хлебе
Пробиотический йогурт
В исследовании, опубликованном Национальным институтом рака, говорится, что люди должны съедать 3 порции йогурта в день.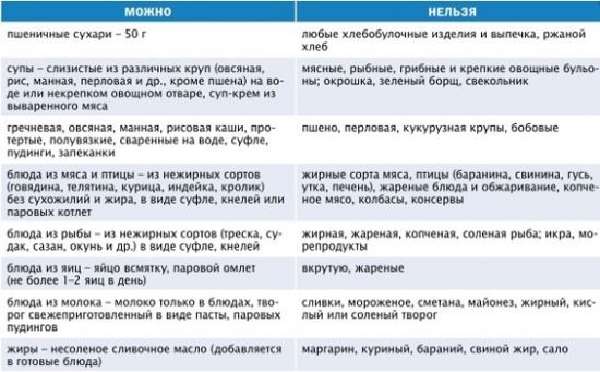 Йогурт содержит активные культуры, которые защищают поджелудочную железу и снижают риск рака поджелудочной железы. Выберите греческий йогурт, чтобы сохранить низкое содержание жира и сахара при сохранении высокого потребления белка. Читайте больше в наших блогах!
Йогурт содержит активные культуры, которые защищают поджелудочную железу и снижают риск рака поджелудочной железы. Выберите греческий йогурт, чтобы сохранить низкое содержание жира и сахара при сохранении высокого потребления белка. Читайте больше в наших блогах!
9 Вкусных и полезных закусок для больных раком поджелудочной железы
Закуски имеют плохую репутацию.Типичный образ, который приходит на ум, — это соленая, сладкая, жареная еда или какая-то другая соблазнительная комбинация этих трех блюд. Но, несмотря на свою репутацию, эти небольшие кусочки могут стать важной частью вашей здоровой и сбалансированной диеты — если все сделано правильно.
В недавнем исследовании Neilson 94 процента взрослых заявили, что они перекусывают хотя бы раз в день.
Если у вас диагностирован рак поджелудочной железы, рекомендуется ежедневно есть от шести до восьми перекусов или небольших приемов пищи, чтобы облегчить пищеварение и поддерживать наилучшее качество жизни, — сказала Мария Петцель, старший клинический диетолог Программы хирургии поджелудочной железы в MD Anderson. Онкологический центр в Хьюстоне и член Научно-медицинского консультативного совета Сети действий по борьбе с раком поджелудочной железы.
Онкологический центр в Хьюстоне и член Научно-медицинского консультативного совета Сети действий по борьбе с раком поджелудочной железы.
Здоровая закуска должна включать белок в сочетании с фруктами, цельнозерновыми (в зависимости от переносимости) или овощами, сказал Петцель. Если вы страдаете диареей, выбирайте хлеб с низким содержанием клетчатки, крекеры или крупы и очищайте фрукты и овощи с толстой кожицей.
Готовы перекусить? Вот девять быстрых и полезных перекусов, идеально подходящих для пациентов с раком поджелудочной железы, но при этом достаточно вкусных, чтобы поделиться с семьей и друзьями:
- 1-2 столовые ложки арахисовой, миндальной или другой ореховой пасты с 1 нарезанным яблоком, 1/2 стакана морковных палочек или 1 листом крекеров из грубого помола
- 1-2 унции нежирного сыра (например, струнного сыра моцарелла) с 1/2 стакана цельнозерновых крендельков или 1 цельнозерновой лепешки
- 1-2 унции необработанного мяса с 1 ломтиком цельнозернового хлеба
- 10-15 (или 1/4 стакана) орехов с 1/2 стакана вареной овсянки
- 1/4 стакана хумуса с 1/2 стакана ломтиков огурца или 5-6 цельнозерновых крекеров
- 1/2 стакана простого несладкого греческого йогурта с 1/2 стакана фруктов
- 1 сваренное вкрутую яйцо с 1 ломтиком цельнозернового тоста
- 1/2 стакана молока или соевого молока с 3/4 стакана холодных хлопьев
- Домашний смузи: 1/2 стакана фруктов, 1/2 стакана жидкости (молоко, соевое молоко или сок) и 1/2 стакана греческого йогурта (вместо него можно использовать протеиновый порошок).
 Смешайте все ингредиенты в блендере.
Смешайте все ингредиенты в блендере.
Если вы ищете новые идеи здорового питания, просмотрите нашу диету и рекомендации по питанию при раке поджелудочной железы или ознакомьтесь с нашей коллекцией рецептов, созданных для пациентов с раком поджелудочной железы. По вопросам, связанным с диетой, обращайтесь к специалисту центра обслуживания пациентов.
Диета при панкреатите + 5 изменений образа жизни для профилактики
Проверено фактами
×Это содержание Dr. Axe проверено с медицинской точки зрения или проверено фактами, чтобы гарантировать достоверность информации.
При строгих редакционных правилах выбора источников мы связываемся только с академическими исследовательскими учреждениями, сайтами авторитетных СМИ и, при наличии исследований, с рецензируемыми медицинскими исследованиями. Обратите внимание, что числа в скобках (1, 2 и т. Д.) Являются интерактивными ссылками на эти исследования.
Информация в наших статьях НЕ предназначена для замены личных контактов с квалифицированным медицинским работником и не предназначена в качестве медицинской консультации.
Эта статья основана на научных доказательствах, написанных экспертами, и фактах, проверенных нашей обученной редакцией.Обратите внимание, что числа в скобках (1, 2 и т. Д.) Представляют собой интерактивные ссылки на медицинские рецензируемые исследования.
В нашу команду входят лицензированные диетологи и диетологи, сертифицированные специалисты по санитарному просвещению, а также сертифицированные специалисты по силовой и физической подготовке, личные тренеры и специалисты по корректирующим упражнениям. Наша команда стремится быть не только тщательной, но и объективной и беспристрастной.
Информация в наших статьях НЕ предназначена для замены личных контактов с квалифицированным медицинским работником и не предназначена в качестве медицинской консультации.
Кэтлин Маккой, BS
5 декабря 2017 г.
В США ежегодно в больницу с панкреатитом поступают около 300 000 человек. Это очень серьезное и болезненное состояние, требующее тщательного медицинского наблюдения. Фактически, в течение первых нескольких дней нельзя есть или пить; все жидкости вводятся через капельницу.
Фактически, в течение первых нескольких дней нельзя есть или пить; все жидкости вводятся через капельницу.
По мере того, как поджелудочная железа снова начинает заживать и функционировать, сначала разрешается пить прозрачные жидкости, а затем добавляются мягкие, нежирные продукты под бдительным контролем медперсонала, чтобы убедиться, что еда хорошо переносится.Острый панкреатит может быть опасным для жизни; обращение за медицинской помощью является обязательным.
В то время как большинство людей хорошо выздоравливают от острого панкреатита, почти 25 процентов диагностированных будут испытывать повторяющиеся эпизоды, что приведет к переходу болезни в хроническую форму. Хронический панкреатит подвергает вас значительно повышенному риску развития рака поджелудочной железы, диабета, печеночной недостаточности и других потенциально опасных для жизни заболеваний. (1)
Соблюдение диеты при панкреатите необходимо не только для выздоровления, но и для предотвращения перехода этого заболевания в хроническую фазу. Есть люди, которые более предрасположены к развитию панкреатита, в том числе те, кто в анамнезе злоупотреблял психоактивными веществами, употреблял определенные лекарства, отпускаемые по рецепту, нездоровое питание и генетические факторы.
Есть люди, которые более предрасположены к развитию панкреатита, в том числе те, кто в анамнезе злоупотреблял психоактивными веществами, употреблял определенные лекарства, отпускаемые по рецепту, нездоровое питание и генетические факторы.
Легкие или умеренные упражнения, йога и медитация могут помочь справиться с симптомами, а отказ от алкоголя и табака абсолютно необходимы для выздоровления. Независимо от того, недавно ли у вас диагностировали острый панкреатит или хронический панкреатит, первым шагом является принятие здоровой диеты с упором на свежие фрукты и овощи, цельнозерновые и нежирные белки.
Что такое панкреатит?
Поджелудочная железа — это центральный орган, в котором вырабатываются необходимые ферменты для пищеварения и вырабатываются гормоны, которые помогают организму перерабатывать сахар. Поджелудочная железа может работать со сбоями, в результате чего пищеварительные ферменты активируются, пока они находятся в поджелудочной железе, а не в пищеварительном тракте. Это может привести к воспалению и панкреатиту. Как у острых, так и у хронических пациентов может образовываться рубцовая ткань, из-за чего поджелудочная железа не работает оптимально или даже не работает.
Это может привести к воспалению и панкреатиту. Как у острых, так и у хронических пациентов может образовываться рубцовая ткань, из-за чего поджелудочная железа не работает оптимально или даже не работает.
Острый панкреатит — это внезапное воспаление поджелудочной железы, вызывающее отек, боль и плохое пищеварение. Возможны серьезные осложнения, особенно при инфицировании поджелудочной железы. (2)
Хронический панкреатит характеризуется стойким воспалением поджелудочной железы, вызывающим необратимое повреждение этого жизненно важного органа. Хронический панкреатит неизлечим, и могут возникнуть определенные опасные для жизни осложнения, включая печеночную недостаточность, диабет и рак поджелудочной железы.(3)
Симптомы панкреатита
Если у вас панкреатит, у вас могут появиться следующие симптомы. У некоторых симптомы могут быть легкими. Но для других симптомы могут быть изнурительными. (4)
Симптомы острого панкреатита:- Боль в верхней части живота
- Боль, отдающая от верхней части живота к спине или плечам
- Боль, усиливающаяся после еды
- Живот болезненный на ощупь
- Повышенная температура или жар
- Учащенный пульс
- Тошнота
- Рвота
- Боль в верхней части живота, которая сохраняется или может приходить и уходить
- Потеря веса, часто резкая, без попытки
- Жирный стул с неприятным запахом
Причины и факторы риска панкреатита
Существует множество возможных причин панкреатита, многие из которых связаны с диетой и общим самочувствием. Однако бывают случаи, когда панкреатит является результатом физической травмы, хирургического вмешательства или другого заболевания. К признанным факторам риска относятся: (5)
Однако бывают случаи, когда панкреатит является результатом физической травмы, хирургического вмешательства или другого заболевания. К признанным факторам риска относятся: (5)
- Алкоголизм
- Камни в желчном пузыре
- ERCP, хирургическая процедура по поводу камней в желчном пузыре
- Курение сигарет
- Высокий уровень кальция в крови
- Гиперпаратиреоз
- Высокий уровень триглицеридов
- Инфекция
- Травма брюшной полости
- Муковисцидоз
- Абдоминальная хирургия
- Некоторые лекарства
- Рак поджелудочной железы
- Генетика
- Диета с высоким содержанием жиров, особенно для людей с диабетом 2 типа.(6, 7)
Опасности панкреатита
При отсутствии лечения панкреатит может вызвать серьезные осложнения и даже смерть. При появлении симптомов необходимо обратиться за неотложной медицинской помощью.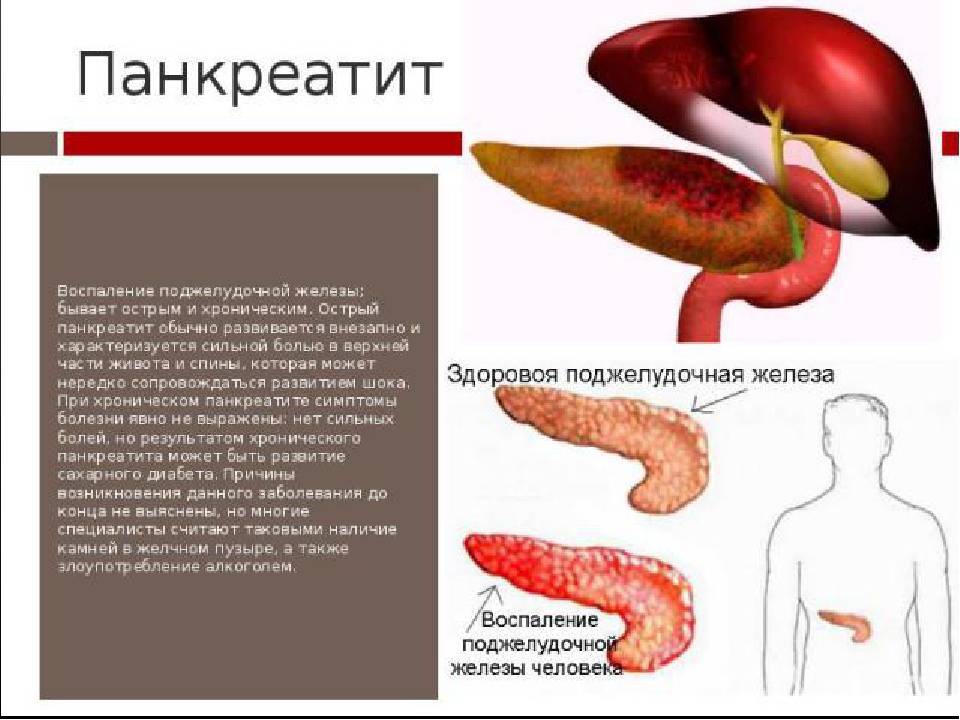
- Псевдокисты накапливают жидкость и мусор в карманах. Если они разрываются, они вызывают инфекцию и внутреннее кровотечение.
- Воспаление поджелудочной железы делает ее уязвимой для бактерий и инфекций. В некоторых случаях может потребоваться хирургическое вмешательство.
- Может возникнуть почечная недостаточность , требующая диализа.
- Могут развиться проблемы с дыханием, поскольку химические изменения в организме могут повлиять на уровень кислорода.
- Диабет может возникнуть из-за повреждения клеток, продуцирующих инсулин.
- Недоедание является довольно распространенным явлением, поскольку поджелудочная железа вырабатывает меньше ферментов, что затрудняет расщепление и переработку основных питательных веществ.
- Рак поджелудочной железы связан с длительным воспалением поджелудочной железы, часто из-за хронического панкреатита.
Что делать, если вы подозреваете панкреатит
DO :
- Если симптомы серьезные, немедленно обратитесь за неотложной медицинской помощью.

- Если симптомы легкие или умеренные, запишитесь на прием к врачу.
- Ешьте небольшие легкие блюда с низким содержанием жира.
НЕ :
- Не принимайте во внимание симптомы как просто дискомфорт.
- Ешьте жирную пищу.
- Распивать алкоголь или курить.
Диета при панкреатите
После постановки диагноза острого или хронического панкреатита питание должно быть в первую очередь. Цель диеты при панкреатите — предотвратить недоедание, дефицит питательных веществ и оптимизировать уровень сахара в крови, одновременно защищая от проблем с почками и печенью, рака поджелудочной железы и ухудшения симптомов.
Центр поджелудочной железы Колумбийского университета рекомендует сосредоточиться на питательной диете с высоким содержанием постных белков, цельного зерна, фруктов, овощей и нежирных молочных продуктов, избегая при этом жирной жареной пищи и алкоголя.Их программа рекомендует ежегодные анализы крови для определения дефицита питательных веществ и при необходимости рекомендуют добавки. (8)
(8)
Диета, рекомендованная Колумбийским университетом, очень похожа на средиземноморскую диету , которой из поколения в поколение придерживаются в Греции, Италии и Испании. Бесчисленные исследования показали, что такой способ питания помогает снизить риск диабета 2 типа; улучшает уровень A1C; улучшает познавательные способности и поднимает настроение; защищает от болезни Альцгеймера и болезней сердца; защищает от многих видов рака желудочно-кишечного тракта и снижает риск рака поджелудочной железы.(9, 10, 11, 12)
Традиционная средиземноморская диета может содержать слишком много жиров для некоторых людей с панкреатитом, но ее легко изменить. Да, даже полезные жиры, такие как оливковое масло, кокосовое масло и жир из пойманной в дикой природе рыбы и мяса травяного откорма, могут быть слишком интенсивными для некоторых с этим заболеванием. Как и при многих других заболеваниях, первым делом нужно прислушиваться к своему телу и распознавать продукты, которые заставляют вас чувствовать себя лучше.
Большая часть каждого приема пищи должна быть сосредоточена на фруктах, овощах и цельнозерновых, а белки и жиры должны играть вспомогательную роль.
Многие эксперты рекомендуют следующие дневные порции в качестве целевых:
- 3 порции цельнозерновых
- 2 порции свежих фруктов
- 5–7 порций овощей
- 1 порция орехов
- 1 порция нежирного животного белка
- 1 порция нежирных молочных продуктов
Еженедельно:
- 3 порции выловленной рыбы
- Не более 2 порций говядины или баранины
- 3 порции яиц
- 3-4 порции курицы или индейка
- 3–4 порции орехов или семян
- 1–2 порции полезных для сердца сладостей
- 4–6 порций бобовых
Настоящая цель здесь — обеспечить организм продуктами, которые легко перевариваются и которые не вызывают скачков сахара в крови, но при этом доставляют вам удовольствие.Важно есть продукты, чтобы восполнить любой дефицит питательных веществ, который может вызывать панкреатит. Помните, это руководство. Если у вас панкреатит и в этом списке есть продукты, на которые, как вы знаете, у вас аллергия или чувствительность, избегайте их. (13)
Помните, это руководство. Если у вас панкреатит и в этом списке есть продукты, на которые, как вы знаете, у вас аллергия или чувствительность, избегайте их. (13)
- Ежевика и черника : Эти ягоды богаты ресвератролом, марганцем, клетчаткой и витаминами C и K, которые поддерживают здоровое пищеварение и борются с раком.Попробуйте этот яркий и насыщенный питательными веществами салат с ежевикой и лимоном , в который входят полезное для сердца оливковое масло, семена кунжута и миндаль.
- Вишня: с низким содержанием калорий и высоким содержанием необходимых питательных веществ, вишня — идеальный перекус, который поддерживает похудание, уменьшает воспаление и способствует спокойному сну.
- Арбуз: отличный источник витаминов A, B и C, а также калия, магния и марганца. Съешьте смузи из арбуза на завтрак или полдник; белок в этом рецепте поступает из кокосового йогурта и семян чиа.

- Черные сливы: с низким гликемическим индексом, а также доказанным снижением уровня холестерина и улучшением пищеварения, слив — идеальный фрукт для диеты при панкреатите.
- Красный виноград: Было доказано, что полифенолы в винограде помогают предотвратить ожирение и диабет 2 типа, одновременно снимая воспаления. Чтобы включить их в свой рацион и получить полезную пользу, съешьте пригоршню в качестве закуски или попробуйте этот сытный салат из винограда, курицы и грецких орехов . (14)
- Манго: Обладая здоровой клетчаткой и витамином С, манго также содержит важные минералы, включая железо, кальций, калий и магний.Этот супер-фрукт связан с улучшением уровня глюкозы в крови и гликемическим контролем. В качестве случайного сладкого угощения попробуйте это удивительное Mango Coconut Ice Cream , , в котором богатство яичных желтков и кокосового молока, а сладость — сырого меда и манго.

- Яблоки: Поскольку они от природы богаты клетчаткой, помогают снизить воспаление и способствуют пищеварению, из яблок можно быстро и полезно перекусить. В качестве гарнира или десерта это блюдо , запеченная киноа и яблоко согревает и сытно, а также содержит белок и полезную клетчатку.
- Гранат: сладкий и хрустящий, этот супер-фрукт богат клетчаткой, калием и витаминами C и K. Возьмите горсть и бросьте их поверх богатого белком хумуса , как это делается во многих регионах Ближнего Востока. (15)
- Свекла: богатая такими важными питательными веществами, как железо, марганец, медь, калий и витамины группы B, свекла, как известно, улучшает здоровье сердца, мозга и поддерживает функцию печени. Попробуйте эту семейную жареную свеклу с бальзамической глазурью вместе со своим любимым постным протеином.(16)
- Брокколи: Одна чашка приготовленной брокколи содержит более 100 процентов дневной нормы как витамина К, так и витамина С.
 Этот овощ, также богатый минералами, борется с раком и способствует здоровью пищеварительной системы. Если вы хотите сытно поесть, попробуйте мой рецепт Запеканка с курицей Альфредо и брокколи , с цельнозерновой пастой, нежирным цыпленком, кефиром и выдержанным сыром. (17)
Этот овощ, также богатый минералами, борется с раком и способствует здоровью пищеварительной системы. Если вы хотите сытно поесть, попробуйте мой рецепт Запеканка с курицей Альфредо и брокколи , с цельнозерновой пастой, нежирным цыпленком, кефиром и выдержанным сыром. (17) - Шпинат: Папай не ошибся; Шпинат богат питательными веществами, которые повышают иммунитет, защищают от диабета и некоторых видов рака.Попробуйте этот салат , манго, грецкий орех и шпинат , , который сочетает в себе многие продукты из списка диеты при панкреатите.
- Листовая капуста: Овощ семейства крестоцветных, который демонстрирует противовоспалительные свойства, способствует детоксикации, улучшает здоровье глаз и защищает от рака. Кале — это богатый питательными веществами листовой зеленый цвет, идеально подходящий для любой диеты при панкреатите. Добавьте несколько листьев в смузи или замените часть (или весь!) Салат в салате мелко нарезанной капустой.
 (18)
(18) - Салат-латук: Салаты — важная часть средиземноморской диеты и простой способ обеспечить ежедневное потребление пяти-семи рекомендуемых порций овощей.Выбирайте более темные листья салата и смешанную дикую зелень, чтобы насладиться высочайшим уровнем витаминов и минералов.
- Сладкий картофель: богат бета-каротином, витамином C, медью, витамином B6 и марганцем, сладкий картофель — это полезный крахмал с прекрасным вкусом. По утрам, вместе с парой яиц без клетки, этот рецепт Sweet Potato Hash Brown подарит вам заряд энергии на весь день.
- Морковь: Бета-каротин связан со здоровьем иммунной системы и здоровья глаз, а также здоровым пищеварением, будучи одним из самых универсальных овощей на планете.Наслаждайтесь сырой, приготовленной или приготовленной морковью во время диеты при панкреатите. (19)
Исследования показывают, что следует поощрять использование цельнозерновых продуктов в диете поджелудочной железы. (20)
(20)
- Коричневый рис: с высоким содержанием клетчатки и марганца, замена белого риса коричневым рисом может снизить риск диабета 2 типа на 16 процентов. В качестве гарнира это безглютеновое зерно относительно калорийно, поэтому рекомендуется придерживаться одного размера порции.(21)
- Гречка: Это безглютеновое зерно с высоким содержанием белка и клетчатки, богато антиоксидантами и легко усваивается. Из гречневой муки можно приготовить полезные утренние блины, а из гречневой крупы можно добавлять салаты или делать утреннюю кашу. (22)
- Полента: Этот грубый помол кукурузы, похожий на южную крупу, используется по всему Средиземноморью. Сверху добавьте грибы и бобовые, немного сыра фета , и свежую зелень для сытного и насыщенного блюда.Покупайте только органическую поленту без ГМО.
- Просо: с высоким содержанием клетчатки, естественно не содержит глютена и легко переваривается. Просо — это семя, которое часто ошибочно принимают за зерно.
 Это богатое питательными веществами семя переживает возрождение, потому что оно очень универсально. Изучите рецептов пшена , подходящих для завтрака, обеда и ужина
Это богатое питательными веществами семя переживает возрождение, потому что оно очень универсально. Изучите рецептов пшена , подходящих для завтрака, обеда и ужина - Teff: Если вы не знакомы с эфиопским зерном teff , пора представиться. Это зерно способствует похуданию, укрепляет иммунную систему, поддерживает здоровье костей и помогает пищеварению.Он доступен в виде муки или зерна, из него можно приготовить каши, блины и лепешки.
- Амарант : это зерно, ценимое ацтеками на протяжении тысячелетий, является отличным источником клетчатки, марганца и белка. Это цельное зерно без глютена способствует здоровью пищеварительной системы, уменьшает воспаление, борется с развитием диабета 2 типа и способствует снижению веса. Используйте вместо овса, белого риса или макаронных изделий, а также как загуститель для супов. (23)
- Миндаль: Далекий родственник многих косточковых плодов, простой миндаль богат белком, клетчаткой и множеством необходимых витаминов и минералов.
 Исследования показывают, что они помогают контролировать уровень сахара в крови, помогают сбросить вес и могут увеличить усвоение жирорастворимых питательных веществ. Из-за их относительно высокого содержания жира ограничьтесь одной порцией. (24)
Исследования показывают, что они помогают контролировать уровень сахара в крови, помогают сбросить вес и могут увеличить усвоение жирорастворимых питательных веществ. Из-за их относительно высокого содержания жира ограничьтесь одной порцией. (24) - Грецкие орехи: настоящий источник питательных веществ, грецких орехов содержат омега-3, поддерживая здоровье сердца и мозга, помогая контролировать воспаление и уровень сахара в крови. В качестве случайного полезного сладкого угощения попробуйте мой рецепт Raw Brownie Bites , в который входят грецкие орехи, миндаль, какао-порошок и финики.
- Семечки подсолнечника: Богатые витамином B и витамином E, а также селеном и магнием, семена подсолнечника обеспечивают здоровую дозу незаменимых жирных кислот, аминокислот и клетчатки. Ешьте умеренно и придерживайтесь половины одной порции, поскольку в них относительно высокое содержание жира. (25)
- Тыквенные семечки: тыквенные семечки, которые раньше были лишь осенней закуской, теперь доступны круглый год.
 С приятным хрустом и богатым содержанием полезных жиров, белков и клетчатки тыквенные семечки можно добавлять в салаты или смешивать с йогуртом.В качестве закуски сложно превзойти этот рецепт пряных жареных тыквенных семечек.
С приятным хрустом и богатым содержанием полезных жиров, белков и клетчатки тыквенные семечки можно добавлять в салаты или смешивать с йогуртом.В качестве закуски сложно превзойти этот рецепт пряных жареных тыквенных семечек. - Фисташки: Выращиваются по всему Средиземноморью, поэтому неудивительно, что фисташек попали в этот список. Известно, что они помогают снизить уровень холестерина и помогают сбросить вес. Принимайте половину унции в качестве порции из-за содержания жира. Хотя они отлично подходят для плова и салатов, трудно превзойти горсть фисташек для быстрого прилива энергии. (26)
- Рыба, выловленная в дикой природе: типичный средиземноморский рацион состоит из рыбы или морепродуктов, пойманных в дикой природе, по крайней мере, два раза в неделю. Лосось, пойманный в дикой природе ассоциируется со здоровой когнитивной функцией, здоровьем сердца и защитой от рака.
 (27)
(27) - Домашняя птица: Нежирные куски курицы и индейки — отличный источник белка. Придерживайтесь гриля, запекания или варки — избегайте жарки, чтобы содержание жира оставалось на нормальном уровне. А чтобы улучшить пищеварение, употребляйте бульон из куриных костей, который естественно богат коллагеном и L-глутамином, который, как показано, сохраняет целостность кишечника, изменяя при этом микробиоту (флору) кишечника для улучшения пищеварения.(28, 29)
- Яйца : Яйца, не выращенные в клетках, богаты белком, богаты аминокислотами и содержат меньше насыщенных жиров, чем их аналоги. Яйца, типичный продукт для завтрака, также отлично подходят для быстрого обеда и ужина. Блины на ужин? Конечно, если это Banana Egg Paleo Pancakes , почему бы и нет! (30)
- Бобовые: Бобовые с высоким содержанием белка, низким содержанием жира и высоким содержанием клетчатки являются неотъемлемой частью здоровой диеты при панкреатите, поскольку они помогают стабилизировать уровень сахара в крови и способствуют снижению веса.
 Определенные бобы, включая чечевицу, маш и бобы гарбанзо, содержат липазу , пищеварительный фермент, выделяемый поджелудочной железой. Попробуйте добавить в свой рацион различные виды фасоли с хумусом на обед или тарелкой прикорма, Индейка Чили с фасолью адзуки . (31, 32)
Определенные бобы, включая чечевицу, маш и бобы гарбанзо, содержат липазу , пищеварительный фермент, выделяемый поджелудочной железой. Попробуйте добавить в свой рацион различные виды фасоли с хумусом на обед или тарелкой прикорма, Индейка Чили с фасолью адзуки . (31, 32)
- Греческий йогурт: выберите обезжиренный или нежирный Греческий йогурт без добавления сахара или подсластителей, соблюдая диету при панкреатите.Этот молочный продукт с высоким содержанием пробиотиков для здоровья кишечника и белка идеально подходит для завтрака в сочетании с цельнозерновыми тостами и ягодами.
- Творог: богат витамином B12 и высоким содержанием кальция, , творог — отличная закуска, особенно в сочетании с другими продуктами из списка диеты при панкреатите, такими как орехи, семена и фрукты. (33)
- Кефир : этот кисломолочный продукт, известный своими укрепляющими иммунитет свойствами и полезными бактериями, которые помогают пищеварению, содержит белок, кальций и витамин D.
 Наслаждайтесь кефиром в качестве полдника или используйте его вместо молочных продуктов в своем любимом смузи. (34)
Наслаждайтесь кефиром в качестве полдника или используйте его вместо молочных продуктов в своем любимом смузи. (34)
- Алкоголь, табак и кофеин
- Известные или предполагаемые аллергены, такие как пшеница, соя, молочные продукты, кукуруза и искусственные подсластители
- Жареные продукты
- Продукты из белой муки, такие как макаронные изделия и белый хлеб
- Сахар
- Трансжирные кислоты в готовых пищевых продуктах
Изменения образа жизни для предотвращения рецидива панкреатита
- Если вы курите сигареты или употребляете другие табачные изделия, прекратите.
- Ешьте три-четыре раза в день небольшими порциями.
- Оставайтесь гидратированными; пейте не менее 8 унций воды на 10 фунтов веса тела каждый день.
- Медитируйте и расслабляйтесь, чтобы снять стресс и боль.
- Занимайтесь йогой дважды в неделю.
 Согласно исследованию, опубликованному в World Journal of Gastroenterology , йога улучшает общее качество жизни людей с хроническим панкреатитом. (36)
Согласно исследованию, опубликованному в World Journal of Gastroenterology , йога улучшает общее качество жизни людей с хроническим панкреатитом. (36)
Ключевые моменты диеты при панкреатите
- 300000 человек принимаются в U.С. больниц ежегодно болеют панкреатитом.
- Возможные осложнения включают диабет, недоедание, инфекции, почечную недостаточность и внутреннее кровотечение.
- Хронический панкреатит связан с более высоким риском рака поджелудочной железы.
- Диета играет важную роль в развитии и лечении панкреатита.
- Диета при панкреатите состоит из небольших, нежирных и богатых питательными веществами блюд.
- Нормализация уровня сахара в крови — ключ к выздоровлению.
Лучшие природные методы лечения панкреатита
- Средиземноморская диета полезна для контроля уровня глюкозы и связана с более низким риском рака поджелудочной железы.

- Постные белки, цельнозерновые продукты, орехи, фрукты, овощи и умеренное количество молочных продуктов обеспечивают необходимую энергию и удовлетворяют ваши потребности.
- Доказано, что занятия йогой дважды в неделю улучшают общее качество жизни людей с хроническим панкреатитом.
Какие продукты лучше всего есть для поджелудочной железы?
Вы, вероятно, редко думаете о своей поджелудочной железе, пока что-то не пойдет не так.Расположенная в брюшной полости поджелудочная железа играет жизненно важную роль в преобразовании потребляемой нами пищи в топливо, которое питает клетки организма.
Поджелудочная железа выделяет ферменты в тонкий кишечник, которые помогают переваривать белок, жиры и углеводы. Кроме того, поджелудочная железа выделяет в кровоток гормоны инсулин и глюкагон, которые помогают регулировать уровень сахара в крови.
Мы понимаем, что людям с заболеванием поджелудочной железы может быть трудно вообще есть, но правильное питание может оказать серьезное влияние как на качество вашей жизни, так и на результат вашего диагноза. Ниже мы подробно рассмотрим пищевые привычки, которые могут облегчить вашу боль, а также некоторые варианты питания для улучшения здоровья.
Ниже мы подробно рассмотрим пищевые привычки, которые могут облегчить вашу боль, а также некоторые варианты питания для улучшения здоровья.
Обзор вашего руководства по здоровью: продукты, которые можно есть при панкреатите
В целом, лучшие продукты для людей с проблемами поджелудочной железы — это фрукты, овощи, цельнозерновые и нежирные куски мяса и рыбы. Но есть гораздо больше для здоровья поджелудочной железы, чем просто добавлять в смесь больше овощей и пропускать проезд.
Есть некоторые продукты и напитки, которых следует избегать, а другие — употреблять в пищу.Вот несколько продуктов, которые вы должны и не должны употреблять, чтобы вылечить поджелудочную железу.
Избегайте алкоголя при заболеваниях поджелудочной железы
Мы знаем, что общественное давление — от безобидных встреч с друзьями до сетевых мероприятий — затрудняет отказ от алкоголя. Но тем, у кого проблемы с поджелудочной железой, было бы намного лучше без этого вещества, и вот почему.
Если вы регулярно употребляете алкоголь, вы рискуете заболеть панкреатитом — болезненным состоянием, при котором воспаляется поджелудочная железа.Со временем запой может вызвать как хронический, так и острый панкреатит, и даже может нанести необратимый вред органу, если вы не будете осторожны.
Что касается острого панкреатита, ученые в настоящее время не имеют четкого представления о том, почему алкоголь связан с этим заболеванием, но они установили, что связь существует. Одна из распространенных теорий заключается в том, что алкоголь содержит молекулу, которая может мешать клеткам поджелудочной железы, мешать им выполнять свою работу правильно и препятствовать выработке ферментов, необходимых для правильного переваривания жиров и масел.
Какой бы ни была причина, между острым панкреатитом и употреблением алкоголя существует определенная связь, уступающая только камням в желчном пузыре. Хотя острый панкреатит можно лечить в больнице, и это часто бывает разовым явлением, продолжающееся злоупотребление алкоголем может привести к новым приступам состояния. А если вы несколько раз болели острым панкреатитом, вы рискуете заболеть хронической версией этого состояния.
А если вы несколько раз болели острым панкреатитом, вы рискуете заболеть хронической версией этого состояния.
У хронического панкреатита более четкая связь с пьянством.Часто это вызвано тем, что пациенты с острым панкреатитом продолжают злоупотреблять алкоголем. Это заболевание может вызвать необратимое повреждение поджелудочной железы, увеличивая вероятность развития рака или борьбы с хроническим болезненным состоянием.
Если у вас хронический панкреатит, лучший путь к улучшению здоровья — это бросить пить:
- Во многих случаях это может помочь облегчить боль и предотвратить дальнейшее повреждение органа.
- Продолжение употребления алкоголя значительно ухудшает положение, увеличивая в три раза шанс умереть от этого состояния.
- При остром панкреатите, даже если он не вызван алкоголем, следует полностью избегать употребления алкоголя в течение как минимум шести месяцев. Вам нужно дать поджелудочной железе время на восстановление.
Бросьте курить, если у вас проблемы с поджелудочной железой
Курение может увеличить риск развития панкреатита. Это не обязательно причина панкреатита, но, безусловно, может ускорить прогрессирование заболевания. Курение также усугубляет воздействие алкоголя на органы.
Это не обязательно причина панкреатита, но, безусловно, может ускорить прогрессирование заболевания. Курение также усугубляет воздействие алкоголя на органы.
Курение связано с удвоением риска развития рака поджелудочной железы, поэтому лучше избегать курения по всем известным причинам, если вы уже испытываете проблемы с поджелудочной железой.
Чем меньше, тем лучше, когда дело доходит до еды
Чтобы защитить поджелудочную железу, может быть полезно есть небольшими порциями и чаще есть. Некоторые люди считают, что определенные продукты вызывают симптомы, и по этой причине легче отслеживать продукты, которые заставляют вас чувствовать себя хорошо, например, цельнозерновые и курицу-гриль, по сравнению с едой, в которой было слишком много масла.
Также стоит отметить, что стандартный подход к питанию, состоящий из трех больших приемов пищи в день, не совсем подходит для людей с панкреатитом.Большие порции перевариваются дольше, а когда ваши пищеварительные ферменты не в порядке, вы почти наверняка вызовете некоторую боль после еды. Разделите время приема пищи на шесть небольших приемов пищи — это облегчит работу пищеварительной системы и метаболизма.
Разделите время приема пищи на шесть небольших приемов пищи — это облегчит работу пищеварительной системы и метаболизма.
Отслеживайте прием пищи, чтобы определить триггеры
Если у вас есть проблемы с поджелудочной железой или у вас были проблемы в прошлом, рекомендуется ежедневно записывать свои привычки. Запишите, что вы едите и как часто, и зафиксируйте любые изменения, которые вы заметили в течение дня.Хотя дневник питания может немного раздражать, это отличный инструмент для того, чтобы держать вас под личным контролем, когда дело касается диеты.
После этого вы сможете избегать продуктов, усугубляющих ваше состояние. Приступ острого панкреатита характеризуется:
- Тошнота
- Рвота
- Лихорадка
- Повышенная частота пульса
- Ощущение глубокого раздражения в животе
Рекомендуется избегать любых предметов, которые вызывают боль или обострения, в течение как минимум двух недель.Очевидно, что в случае более серьезного заболевания следует обратиться к врачу.
Составьте план питания
Если сложно спланировать питание или вы обнаруживаете, что пару раз в неделю по той или иной причине терпите неудачу, это понятно.
Все мы прогибаемся и время от времени получаем что-то быстрое и легкое, но хронические заболевания поджелудочной железы требуют большей бдительности, чем люди, которым нужно только заботиться о калориях или пытаться найти сбалансированный подход к еде. Но составление плана питания может помочь вам удовлетворить свои диетические потребности для здоровья поджелудочной железы.Несколько советов по планированию здоровой недели на будущее:
- Составьте список покупок на неделю. Включите овощи, фрукты, цельнозерновые продукты, нежирные молочные продукты и белок.
- Купите достаточно продуктов, чтобы удовлетворить как минимум требование «пять в день».
- Еда, которую легко приготовить заранее, например консервированная фасоль, замороженные овощи и большое количество коричневого риса, может облегчить бремя приготовления пищи каждую ночь.

- Выделите время для приготовления еды два раза в неделю. Мы рекомендуем делать это вечером в воскресенье и снова в середине недели.Нарежьте овощи и фрукты, чтобы легко перекусить, и приготовьте несколько обедов в течение рабочей недели.
- Купите весы и мерные стаканы, чтобы подобрать нужный размер порции.
Сведите потребление жира к минимуму
Слишком много жиров в вашем рационе может способствовать панкреатиту. Диета с низким содержанием жиров может сдерживать симптомы, если у вас есть это заболевание, а также помогает предотвратить его появление.
Камни в желчном пузыре, одна из основных причин панкреатита, часто возникают, когда в желчи накапливается слишком много холестерина — вещества, которое организм использует для расщепления жиров.Как правило, насыщенные жиры животного происхождения могут способствовать образованию камней в желчном пузыре или панкреатиту и усугублять симптомы, если у вас уже есть одно из этих состояний. Избавьтесь от сливочного масла, топленого масла, сала и выпечки с высоким содержанием жира и сахара.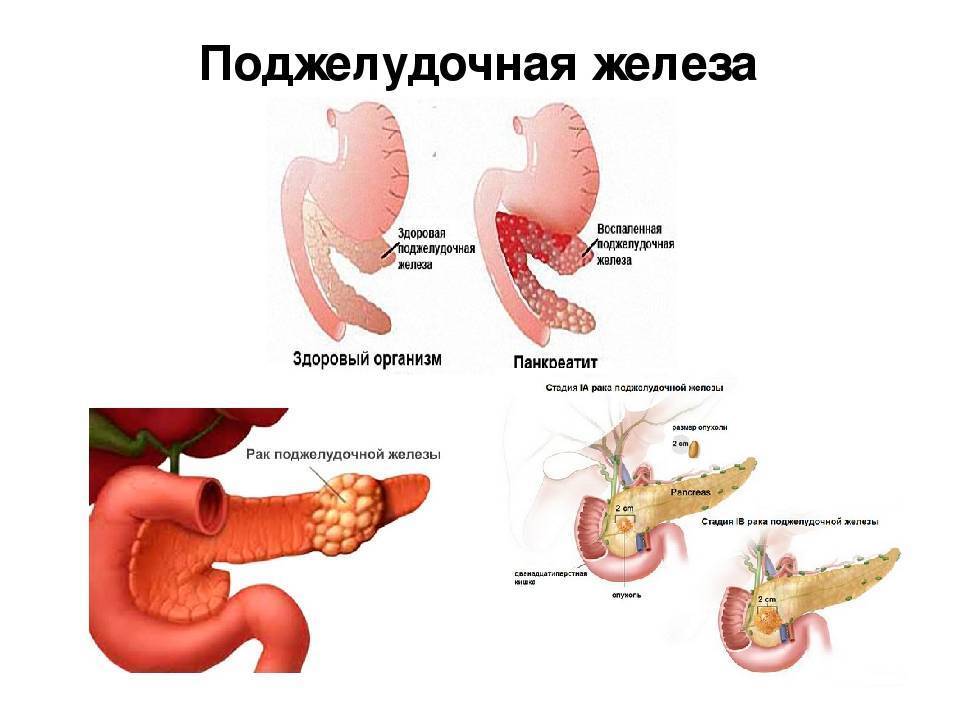
Жир, который вы едите, должен поступать из оливкового масла, орехов, семян, авокадо и кокосового масла. Кроме того, масла, богатые MCT, такие как кокосовое и пальмовое масла, не перевариваются за счет использования ферментов поджелудочной железы, что делает их лучшим источником жира, чем подушечка сливочного масла или даже разумная порция растительного масла из виноградных косточек.
Стоит ли есть мясо, если у вас проблемы с поджелудочной железой?
Связь между мясом и здоровьем поджелудочной железы связывает потребление с панкреатитом и раком поджелудочной железы. Согласно журналу Национального института рака, регулярное употребление свинины и красного мяса может повысить риск развития рака поджелудочной железы. То же самое нельзя сказать о яйцах, рыбе и птице.
Помимо повышенного риска развития рака, связанного с вашими гамбургерами, стейками и лакомством из свинины, если вы в настоящее время страдаете от плохой поджелудочной железы, красное мясо и свинина (например, алкоголь или жирная пища) могут вызвать выброс ферментов поджелудочной железы, , в свою очередь, может спровоцировать приступ панкреатита.
Жирная и жареная пища
Жирная пища, как красное мясо и субпродукты, а также свинина, также может вызывать приступы панкреатита. Это может показаться очевидным, но если вы имеете дело с эпизодом или хроническим заболеванием, вам следует избегать таких продуктов, как картофельные чипсы, майонез и все жареное.
Даже полезные жиры, такие как оливковое масло или этот намек на масло в хлебе, могут вызвать этот ужасный избыток ферментов, из-за чего будет немного сложно ориентироваться в ресторанах и ресторанах.Ниже мы включили руководство по жирам, чтобы упростить задачу. Не расстраивайтесь, если кажется, что все содержат жир — ниже мы добавили несколько советов, как придерживаться диеты для оптимального здоровья поджелудочной железы.
Готовьте еду с нуля
Этот совет может привести к некоторым изменениям в вашем образе жизни, но это лучший вариант как для контроля размера порций, так и для того, чтобы держаться подальше от определенных элементов, скрытых в обработанных пищевых продуктах, таких как натрий или насыщенные жиры. А пойти поесть — еще одна проблема. Порции в ресторане значительно больше, чем в среднем на домашний ужин, и во многих случаях повар не экономит на жире.
А пойти поесть — еще одна проблема. Порции в ресторане значительно больше, чем в среднем на домашний ужин, и во многих случаях повар не экономит на жире.
К сожалению, это означает, что ради сохранения поджелудочной железы вам придется взять дело в свои руки, если вы действительно хотите контролировать потребление жиров. Приготовление пищи для себя позволяет вам найти рецепты, которые позволят вам сделать более здоровые замены — подумайте о греческом йогурте вместо жирной сметаны или об использовании воды или бульона для увлажнения курицы с риском высыхания.
Тем не менее, не каждый может сделать каждую вещь с нуля. Так что привыкните читать этикетки, как будто от этого зависит ваша жизнь. Вот простое практическое правило. Продукт, который можно отнести к категории продуктов с высоким содержанием жира, содержит 17,5 граммов или более жира на каждые 100 граммов. Людям с проблемами поджелудочной железы следует искать продукты, содержащие примерно 3 грамма на каждые 100 граммов.
Также стоит отметить, что многие расфасованные блюда, рекламируемые как низкожирные, могут похвастаться более высоким содержанием сахара или натрия, поэтому вы не упустите слишком много вкуса.Опять же, внимательно читайте этикетки, по возможности придерживаясь натуральных продуктов питания.
Добавьте больше не мясных продуктов в смесь
В Соединенных Штатах многие из нас воспитаны с этой негибкой идеей, как приготовить еду — подумайте об одном большом куске мяса с крахмалом и овощами, а также о салате из айсберга, выращенном на ранчо, и, возможно, об ужине с маслом. чтобы связать все вместе.
Пришло время отказаться от этого образа мышления — это вызов любому, кто меняет диету, будь то веганство, Whole30 или план питания, благоприятный для поджелудочной железы.Мясные блюда должны включать больше овощей и нута, фасоли, чечевицы и т. Д., Чем продукты животного происхождения.
Например, если вы готовите соус для спагетти, который обычно требует говяжьего фарша, замените его небольшим количеством индейки и добавьте немного нута и капусты — вы получите дополнительную клетчатку и белок из бобов.
И, эй, чем чаще вы едите овощи, тем больше вы их будете испытывать. Вы переучиваетесь — в конце концов, вы будете с нетерпением ждать тарелки, полной чечевицы, овощей и рыбы, и ваше тело тоже.
Уменьшение количества используемого масла
Мы знаем, что приготовить определенные продукты без масла может быть непросто. Такие продукты, как картофель, просто высыхают и прилипают к сковороде, когда вы не добавляете масло, что задает тон совершенно разочаровывающему блюду. Попробуйте воспользоваться этими советами, чтобы избавиться от масла:
- Измеряйте масло, а не выливайте его в поддон на ходу. Отличный способ отмерить масла — одна чайная ложка на порцию.
- Если вы готовите овощи, такие как брокколи или цветная капуста, попробуйте приготовить их на пару, чтобы приготовить основную часть готовки, и добавьте заранее отмеренное масло.
- Если вы готовите мясо, которое прилипает к сковороде, может помочь небольшая капля воды, а не добавление масла.

- Если рецепт требует использования масла в качестве смазки, воспользуйтесь антипригарным кулинарным спреем и сотрите излишки жира бумажным полотенцем.
- Короче говоря, избегайте использования масла без необходимости.
Возьмите начинки и заправки в свои руки
Заправки для салатов и соусы могут содержать скрытые жиры и избыток натрия. Приготовление заправок, таких как комбинация лимона и мисо или заправка на основе яблочного уксуса, может помочь вам усилить вкус, но при этом контролировать потребление жиров.Добавьте побольше трав для некоторого нюанса.
Для сливок — подумайте о тонких. Для достижения наилучших результатов используйте нежирный йогурт или творог.
Пропустить скин
Это, вероятно, должно быть само собой разумеющимся, но не ешьте кожу в следующий раз, когда будете готовить курицу или индейку.
Удаление лишнего жира
Помните старый трюк с промоканием пиццы? Возможно, это было смешно, когда вы в последний раз видели, как кто-то это делает, но этот принцип может помочь людям с проблемами поджелудочной железы избегать употребления большего количества жира, чем необходимо. Снимите жир с таких блюд, как тушеное мясо или запеканки, слейте лишнее масло, прежде чем подавать жареные овощи — идея вам понятна.
Снимите жир с таких блюд, как тушеное мясо или запеканки, слейте лишнее масло, прежде чем подавать жареные овощи — идея вам понятна.
Don’t Fry Your Food
Пытаясь вылечить больную поджелудочную железу, вместо жарки можно запекать, готовить на пару, жарить, варить или жарить на гриле. Или приправьте куриным бульоном или овощным бульоном, если вам не хватает минимального количества масла.
Получайте много питательных веществ
Наконец, если вы пытаетесь вылечить поджелудочную железу или избавиться от камней в желчном пузыре, панкреатита и т. Д., Вам нужно есть продукты с большим количеством витаминов, минералов и клетчатки.
Хотя может показаться, что с больной поджелудочной железой нельзя много есть, и хотя это может быть правдой, существует очень много продуктов, которые облегчат вашу боль. Они даже могут помочь вылечить хронический или острый панкреатит.
Лучшая еда после приступа панкреатита
Всегда важно правильно питаться, но это особенно актуально для тех, кто страдает проблемами поджелудочной железы. Вот некоторые из лучших продуктов при проблемах с поджелудочной железой.
Вот некоторые из лучших продуктов при проблемах с поджелудочной железой.
Листовая зелень
Капуста, шпинат, мангольд и зелень горчицы — используйте этих парней в качестве основы для бесчисленных салатов.Шпинат богат витамином B и железом, важными питательными веществами для здоровья поджелудочной железы. Кале содержит витамины B, C и K, а также такие минералы, как железо, медь и марганец. Листовая зелень подходит практически ко всему — приготовленная на пару с чесноком и травами, смешанная с супами или поданная вместе с вашим любимым блюдом из пасты.
Тофу
Тофу — отличный выбор для тех, кто беспокоится о своей поджелудочной железе, так как это хороший источник белка, но с низким содержанием жира.Белок играет жизненно важную роль в исцелении от панкреатита, но слишком много жира из мяса или жирной рыбы может повредить заживляющий орган.
Грибы
Грибы с их землистым вкусом и мягким цветовым профилем могут показаться не самым богатым питательными веществами ингредиентом в ассортименте, но на самом деле они действительно полезны для здоровья поджелудочной железы. Грибы богаты антиоксидантами, витаминами и минералами и обладают противовоспалительным действием на организм.
Грибы богаты антиоксидантами, витаминами и минералами и обладают противовоспалительным действием на организм.
Прозрачные жидкости
Те, кто страдает панкреатитом или раком поджелудочной железы, уже знают, что бывают случаи, когда вам не хочется есть.Яблочный, виноградный или клюквенный сок, а также куриный или овощной бульон содержат мягкие питательные вещества, если вам нужно отдохнуть от традиционных продуктов. Тем не менее, перед переходом на жидкую диету рекомендуется проконсультироваться с врачом.
Кроме того, вам нужно пить много воды. Поджелудочная железа может воспалиться, если вы обезвожены, поэтому рекомендуется всегда держать под рукой бутылку с водой, чтобы ее можно было легко пить.
Пробиотики
Подумайте о нежирном йогурте, чайном грибе или ферментированных овощах — все эти варианты являются отличными продуктами при проблемах с поджелудочной железой.Они содержат пробиотики, которые помогают иммунной и пищеварительной системам работать более гладко.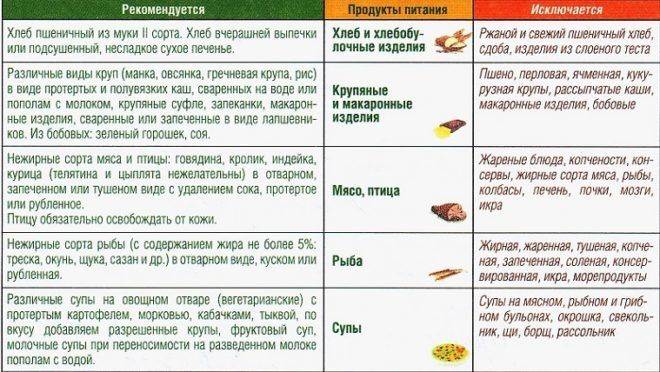 Обязательно выбирайте йогурты без добавления сахара.
Обязательно выбирайте йогурты без добавления сахара.
Сладкий картофель, кабачки и другие апельсиновые продукты
Апельсиновые продукты, такие как сладкий картофель, морковь и кабачки, содержат форму витамина А, известную как бета-каротин, который может оказывать положительное влияние на здоровье поджелудочной железы.
Сладкий картофель содержит комплекс витаминов группы В, витамин С и минералы, такие как марганец и медь.Сквош содержит витамины B6, C и K, а также кальций, холин, калий и магний.
Крестоцветные овощи
Брокколи и другие крестоцветные овощи, такие как цветная капуста, капуста, капуста и брюссельская капуста, содержат противораковые соединения, такие как индол-3-карбинол, витамины С и Е и другие, что делает их отличным продуктом при проблемах с поджелудочной железой.
Ягоды, вишня и виноград
Эти фрукты, богатые антиоксидантами, помогают предотвратить повреждение клеток во всем организме.Красный виноград содержит мощный антиоксидант, известный как ресвератрол, питательное вещество, содержащееся в красном вине. Поскольку алкоголь не подходит тем, кто стремится к лечению поджелудочной железы, красный виноград может быть отличным способом воспользоваться теми же питательными веществами, но без раздражения.
Поскольку алкоголь не подходит тем, кто стремится к лечению поджелудочной железы, красный виноград может быть отличным способом воспользоваться теми же питательными веществами, но без раздражения.
Получите необходимую помощь для лечения поджелудочной железы
В конце концов, важно иметь связь с продуктами, которые вы добавляете в свой организм. Правильное питание и отказ от неправильных может помочь вам избежать развития панкреатита.Если вы испытываете боль, которая, по вашему мнению, может быть связана с камнями в желчном пузыре, панкреатитом или раком поджелудочной железы, и находитесь в районе Балтимора, заполните форму, чтобы назначить консультацию с доктором Фрейманом или одним из других наших специалистов по печени и поджелудочной железе.
Видео-свидетельство пациента с раком поджелудочной железы, леченного доктором Марком Фрейманом.
Эта статья была рецензирована доктором Марком Фрейманом 22 ноября 2017 г. с медицинской точки зрения.
пробиотиков при панкреатите | Здорово
Панкреатит — это воспаление поджелудочной железы. Пациентам с высоким риском панкреатита рекомендуется принимать пробиотические добавки, содержащие от пяти до 10 колониеобразующих единиц полезных бактерий, в день, чтобы поддерживать надлежащее здоровье желудочно-кишечного тракта и иммунной системы, согласно Медицинскому центру Университета Мэриленда 1. Пробиотики — это живые бактерии. которые похожи на полезные бактерии, обнаруженные в кишечнике человека. Пробиотики в основном содержатся в молочных продуктах и пищевых добавках.
Lactobacillus Acidophilus
Lactobacillus acidophilus, также известная как ацидофильная палочка, является наиболее распространенными пробиотическими бактериями, обнаруженными в молочных продуктах и диетических добавках, согласно Ресурсу по экологическим заболеваниям 2. Употребление в пищу продуктов, содержащих ацидофильные лактобациллы, может помочь улучшить симптомы панкреатита. Lactobacillus acidophilus содержится в йогурте, ферментированном молоке, пахте, молоке ацидофиулуса, темпе, мисо и соевых напитках. Пациенты с аллергией на молочные продукты могут приобрести капсулы с ацидофилином в магазинах здоровья.
Употребление в пищу продуктов, содержащих ацидофильные лактобациллы, может помочь улучшить симптомы панкреатита. Lactobacillus acidophilus содержится в йогурте, ферментированном молоке, пахте, молоке ацидофиулуса, темпе, мисо и соевых напитках. Пациенты с аллергией на молочные продукты могут приобрести капсулы с ацидофилином в магазинах здоровья.
- Lactobacillus acidophilus, также известная как ацидофильная бактерия, является наиболее распространенными пробиотическими бактериями, обнаруженными в молочных продуктах и пищевых добавках, согласно данным Environmental Illness Resource 2.
Lactobacillus Bulgaricus
Практическое руководство. Йогурт для очищения кишечника
Lactobacillius bulgaricus — это пробиотик, который производит природные антибиотические вещества, которые убивают патогенные бактерии в организме, сохраняя при этом другие полезные бактерии, согласно Ресурсу по охране окружающей среды 2. Lactobacillus bulgaricus, по данным Медицинского центра 1 Университета Мэриленда, может быть полезным для предотвращения панкреатита.
Bifidobacterium bifidus
Bifidobacterium bifidus — одна из основных полезных бактерий, обнаруживаемых в кишечнике человека, и легко доступна в пробиотических диетических продуктах. к ресурсу по экологическим заболеваниям. Bifidobacterium может помочь улучшить и предотвратить симптомы панкреатита, согласно Медицинскому центру 1 Университета Мэриленда. Bifidobacterium снижает воспалительные процессы в организме, а также стимулирует иммунную систему организма.
Предупреждение
Какие пробиотики лучше всего использовать при SCD?
Пациенты должны знать, что существуют ограниченные доказательства, подтверждающие использование некоторых пробиотиков, по данным Национального центра дополнительной и альтернативной медицины 3.Пациентам с панкреатитом следует всегда обращаться за медицинской помощью и избегать самолечения пробиотиками без разрешения врача. Некоторые пробиотики могут вызывать серьезные бактериальные инфекции, особенно при использовании у пациентов с пониженной иммунной системой.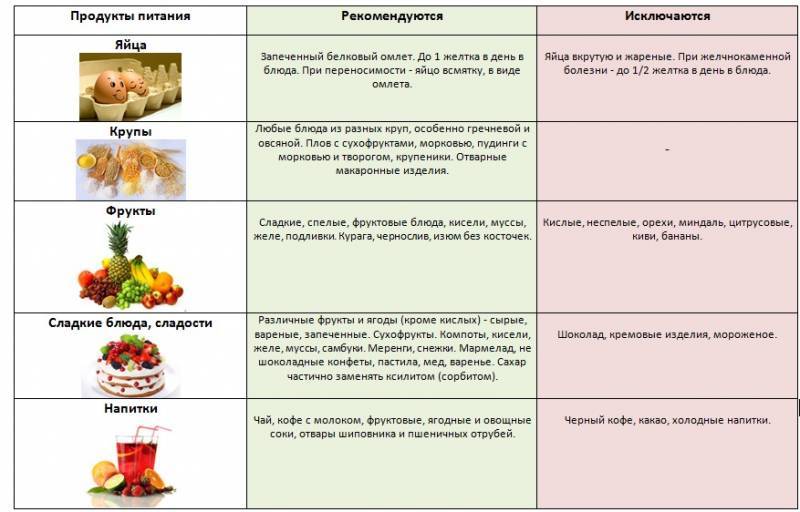
- Пациенты должны знать, что существуют ограниченные доказательства, подтверждающие использование некоторых пробиотиков, согласно Национальному центру комплементарной и альтернативной медицины 3.
- Пациенты с панкреатитом всегда должны обращаться за медицинской помощью и должны избегать самолечения пробиотиками без разрешение врача.
Страдаете острым панкреатитом? Вот несколько лучших и худших продуктов, о которых вы должны знать
Панкреатит — это хроническое заболевание, при котором ваша поджелудочная железа опухает или воспаляется. Это состояние называется панкреатитом. В случае острого панкреатита воспаление поджелудочной железы часто вызывается желчными камнями. Поджелудочная железа помогает регулировать процесс переработки сахара в организме. Поджелудочная железа также играет ключевую роль в высвобождении ферментов и помогает вам переваривать пищу. Поджелудочная железа тесно связана с вашим пищеварительным процессом, поэтому становится важным то, что вы едите. Есть определенные продукты, которые можно есть, чтобы защитить, и которые даже могут помочь излечить поджелудочную железу. Если вы выздоравливаете от острого или хронического панкреатита, вам следует избегать употребления алкоголя, бросить курить и сосредоточиться на диете с низким содержанием жиров, которая не приведет к воспалению поджелудочной железы. Также вы всегда должны избегать обезвоживания.
Есть определенные продукты, которые можно есть, чтобы защитить, и которые даже могут помочь излечить поджелудочную железу. Если вы выздоравливаете от острого или хронического панкреатита, вам следует избегать употребления алкоголя, бросить курить и сосредоточиться на диете с низким содержанием жиров, которая не приведет к воспалению поджелудочной железы. Также вы всегда должны избегать обезвоживания.
Вот несколько советов по диете, которым нужно следовать, если у вас панкреатит:
1. Диета с низким содержанием жиров:
Если вы страдаете хроническим панкреатитом, избегайте жирных продуктов, таких как рыбные консервы, сливочные супы, макароны, шоколад, продукты с маслом, лосось и жирные рыбы.Вместо этого вам следует выбирать такие продукты, как цельнозерновые, йогурт, нежирное молоко.
2. Фрукты и овощи:
Свежие сезонные фрукты и темные зеленые листовые овощи являются обязательными в вашем рационе при панкреатите. Лучше готовить на пару или в супах. Также избегайте овощей, которые готовятся с тяжелым сыром, маслом или соусом.
3. Белки:
Не рекомендуется употреблять жирное или обработанное мясо, свинину, говядину, колбасы, курицу, орехи и семена, если вы страдаете панкреатитом.Вместо этого получайте белок из нежирного мяса, овса, молока, йогурта, бобов и яиц. Вы также можете выбрать более здоровые варианты приготовления, такие как запекание, приготовление на гриле или приготовление на пару, чтобы избежать добавления жира во время приготовления.
4. Легкие блюда:
При лечении поджелудочной железы важно помнить о легких блюдах. Вместо трех тяжелых приемов пищи сделайте четыре-пять легких блюд. Также выбирайте продукты, которые легко перевариваются, и правильно пережевывайте пищу.
Продукты, которых следует избегать при панкреатите:
1.Хлеб:
В случае панкреатита избегайте хлеба или круп с высоким содержанием жира, так как они могут плохо усваиваться вашим организмом. Вместо этого выбирайте цельнозерновые продукты, такие как коричневый рис, черный хлеб, макароны, каши.
2. Алкоголь:
Алкоголь:
Алкогольные напитки — полное запрещение при панкреатите. Это может ухудшить ваши симптомы. Избегайте любого пива, вина или спиртных напитков. Вместо этого вы можете заменить его молоком, йогуртом, свежевыжатыми соками, известковой водой, травяным чаем, кофе, чтобы поддерживать себя увлажненным.
3.Сладости:
Избегайте сладостей и десертов из своего рациона. Такие продукты, как печенье, пирожные, пироги, пончики, пирожные и мороженое, содержат много жира. Они состоят из цельного молока, масла, жирных сливок или большого количества масла, которое может быть вредным для вашего здоровья.
4. Рафинированные углеводы:
Рафинированные углеводы могут вызывать выработку поджелудочной железой большего количества инсулина. Продукты с высоким содержанием сахара также могут повышать уровень триглицеридов. Высокий уровень триглицеридов связан с острым панкреатитом.Поэтому вам следует избегать таких продуктов, как газированные напитки, хлопья для завтрака, обработанные или замороженные продукты.
кормящих собак с панкреатитом
18 августа 2020 г. | Дэвид Джексон, AllAboutDogFood.co.uk
Что такое панкреатит
Поджелудочная железа — это орган, который выполняет две очень важные функции у собак: во-первых, он выделяет гормоны, такие как инсулин и глюкагон, чтобы помочь контролировать уровень сахара в крови, и, во-вторых, он вырабатывает ферменты, которые помогают в расщеплении углеводов, белков и, особенно, жиры.
Каждый раз, когда поджелудочная железа воспаляется, это называется панкреатитом, и когда это происходит, поток ферментов в пищеварительный тракт может нарушаться, вытесняя ферменты из поджелудочной железы в область живота. Затем эти ферменты могут начать расщеплять жир и белки в других органах, а также в самой поджелудочной железе, и результаты могут быть очень серьезными.
Острая и хроническая
Панкреатит обычно бывает острым и хроническим.Острый панкреатит — это изолированный эпизод обычно тяжелого воспаления поджелудочной железы, тогда как хронический панкреатит — это длительно существующее воспаление, которое может продолжаться месяцами или даже годами.
Тем не менее, важно отметить, что острый и хронический панкреатит не исключают друг друга — например, острый панкреатит может привести к хроническому панкреатиту, и у собак с хроническим панкреатитом могут возникнуть эпизоды острого панкреатита.
Симптомы
В обоих случаях наиболее частыми признаками панкреатита являются лихорадка, рвота, диарея, потеря аппетита, потеря веса, обезвоживание, летаргия и боли в животе (особенно после еды).
Если вы подозреваете, что ваша собака страдает панкреатитом, очень важно сначала проконсультироваться с ветеринаром, чтобы подтвердить диагноз и убедиться, что приняты все необходимые медицинские меры, прежде чем переходить к диетическим мерам, предложенным ниже.
Причины
Есть несколько возможных причин воспаления поджелудочной железы. Высокий уровень жира в крови (липемия) является наиболее частой причиной, но травма поджелудочной железы, гиперкальциемия (избыток кальция в крови), а также некоторые лекарства и токсины также могут привести к панкреатиту.
Острый панкреатит чаще всего встречается во время рождественских каникул, поскольку миллионы собак получают большое количество очень жирных остатков, с которыми их организм просто не может справиться.
Хотя панкреатит может развиться у любой собаки, он чаще встречается у женщин, чем у кобелей, и особому риску подвержены пожилые, полные и относительно малоподвижные собаки. Некоторые породы также более склонны к панкреатиту, чем другие, при этом у миниатюрных шнауцеров, миниатюрных пуделей и кокер-спаниелей наиболее высокая заболеваемость.
Лечение
Вне зависимости от того, страдает ли ваша собака приступом острого панкреатита или длительным хроническим приступом, вашим первым шагом всегда должна быть консультация ветеринара. В острых случаях ветеринары обычно воздерживаются от еды и питья в течение дня или двух, чтобы дать поджелудочной железе время отдохнуть и замедлить производство пищеварительных ферментов. Ваш ветеринар может прописать вам лекарства от боли и / или для облегчения тошноты и рвоты. В некоторых случаях может также потребоваться внутривенное введение жидкости.
В некоторых случаях может также потребоваться внутривенное введение жидкости.
Вернувшись домой, важно, , следовать инструкциям ветеринара , пока ваша собака снова не встанет на ноги.
После острого приступа ваш ветеринар, вероятно, порекомендует рецептурную диету , специально разработанную для собак, выздоравливающих от панкреатита. Хотя мы в All About Dog Food не являемся самыми большими поклонниками диет по рецепту (узнайте, почему здесь), мы бы рекомендовали придерживаться рекомендованной ими пищи, по крайней мере, до тех пор, пока эпизод не утихнет, после чего мы сможем начать смотреть на более питательные, долгосрочное решение.
Не забывайте обеспечивать много свежей чистой воды, чтобы избежать обезвоживания.
Диетическое управление и профилактика
Правильная диета абсолютно необходима как для лечения хронического панкреатита, так и для предотвращения будущих острых эпизодов. Основная цель всегда должна заключаться в минимизации нагрузки на поджелудочную железу, давая ей только те питательные вещества, которые она может легко обработать, и избегая всего, что могло бы подвергнуть ее ненужной нагрузке.
Обратите внимание, что это руководство предназначено только для обслуживания взрослых. Для щенков, кормящих самок или собак с другими сопутствующими заболеваниями лучше всего проконсультироваться с ветеринаром.
Так какие есть варианты?
Вариант 1. Диеты по рецепту
Существует множество рецептурных диет , специально разработанных для лечения панкреатита, и для многих собак они, несомненно, работают хорошо. Большинство ветеринаров, конечно, порекомендуют этот вариант, но они, вероятно, не скажут вам, что многие безрецептурные продукты соответствуют тем же критериям питания, что и рецептурные диеты, и могут использоваться для эффективного лечения панкреатита за небольшую часть Цена.
Вариант 2: Корм для собак, отпускаемый без рецепта
Как мы упоминали выше, основная цель диеты — облегчить жизнь поджелудочной железы, и, хотя специальные диеты, отпускаемые по рецепту, могут прекрасно это сделать, то же самое и со многими обычными кормами для домашних животных.
жир
Поскольку одна из основных функций поджелудочной железы — это расщепление жиров, самый простой способ уменьшить ее нагрузку — это придерживаться диеты с низким содержанием жиров. Названные животные жиры высокого качества также лучше, чем растительные жиры более низкого качества или жиры из неизвестных источников.
Усвояемость
Легко усваиваемая пища хороша для всех собак, но для собак с панкреатитом это действительно важно. Ищите продукты с хорошими, биологически подходящими ингредиентами и старайтесь избегать любых неприятностей (ингредиенты, которые мы выделяем красным и желтым цветом), которые могут вызвать чрезмерную нагрузку на пищеварительную систему.
Белок
Поджелудочная железа также помогает переваривать белки, поэтому вам следует избегать продуктов с очень высоким уровнем белка.Однако в случае с белком качество всегда намного важнее количества. Лучший белок для собак — это высококачественные мясные ингредиенты. Если пища содержит слишком много добавок растительного белка (например, гороховый белок, кукурузный белок, соя и т. Д.), Это, как правило, не лучший признак.
Если пища содержит слишком много добавок растительного белка (например, гороховый белок, кукурузный белок, соя и т. Д.), Это, как правило, не лучший признак.
Углеводы
Меньше углеводов также означает меньшую нагрузку на поджелудочную железу, поэтому избегайте продуктов с высоким содержанием углеводов NFE или слишком большого количества крахмалистых «наполнителей», таких как белый рис, белый картофель, кукуруза, тапиока, гороховый крахмал и т. Д.
Сахар
Сахар, добавленный в корм для собак, никогда не бывает хорошим, но для собак с панкреатитом его, безусловно, стоит избегать.
Подводя итог, вы ищете еду, которая …
- С низким содержанием жира (от 5% до 10% сухого вещества)
- Легкоусвояемый (гипоаллергенен, четко обозначен)
- Умеренный белок (от 20% до 30% сухого вещества)
- Углеводы NFE от низкого до среднего (не более 60% сухого вещества)
- Без добавления сахара
Контрольный список диеты при панкреатите
Купите подходящую еду
Кнопка выше приведет вас к списку продуктов, которые отмечены этими флажками, но этот список не является исчерпывающим, поэтому вы также можете спросить своих любимых производителей кормов для собак, есть ли у них что-то, что также соответствует требованиям.
Домашнее питание
Подходящая домашняя диета, будь то приготовленная или сырая, может творить чудеса с собаками с проблемами пищеварения, такими как панкреатит, но тщательное планирование имеет решающее значение. Приведенные выше пункты — хорошее место для начала, но полное описание рецепта для собак с панкреатитом — это, честно говоря, отдельная статья, которая на данный момент должна перейти к списку дел. Между тем, эта страница предоставляет довольно подробное руководство по этому вопросу.
Лакомства, остатки и лакомые кусочки
Избегайте лакомств, лакомых кусочков и остатков со стола с высоким содержанием жира или низкого качества — Справочник угощений поможет вам найти подходящие альтернативы. Убедитесь, что другие члены семьи и друзья также участвуют в этом, так как даже легкая неосмотрительная простуда приведет к новому приступу панкреатита.
Также важно убедиться, что ваши мусорные ведра и контейнеры для хранения кормов для домашних животных в хорошем состоянии и действительно защищены от собак.
Дополнения
Некоторые добавки также могут помочь снизить риск острого панкреатита или контролировать последствия хронического панкреатита. Вы можете найти их включенными в полноценные корма или сами добавить их в рацион вашей собаки.
Добавки пищеварительных ферментов поджелудочной железы , как сообщается, помогают некоторым собакам с панкреатитом, в то время как рыбий жир (например, масло лосося или масло EPA, но не масло печени трески) может помочь снизить уровень липидов в крови, что может снизить рабочую нагрузку на поджелудочная железа.
Пробиотики и пребиотики могут помочь с пищеварением и могут помочь в лечении панкреатита. Наиболее распространенные пребиотики в кормах для домашних животных включают маннан-олигосахариды (MOS), фрукто-олигосахариды (FOS), инулин и экстракт цикория.
Здоровое изменение диеты
Какую бы пищу вы ни выбрали, вводите ее постепенно (в течение как минимум одной или двух недель), чтобы дать системе достаточно времени для настройки и облегчить вам выявление и устранение любых потенциальных проблем.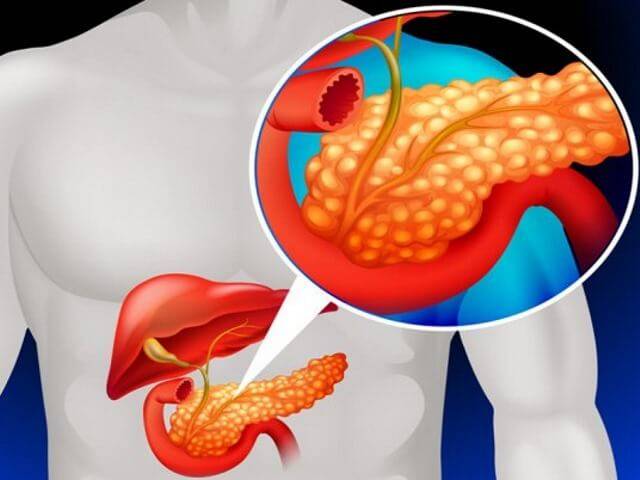


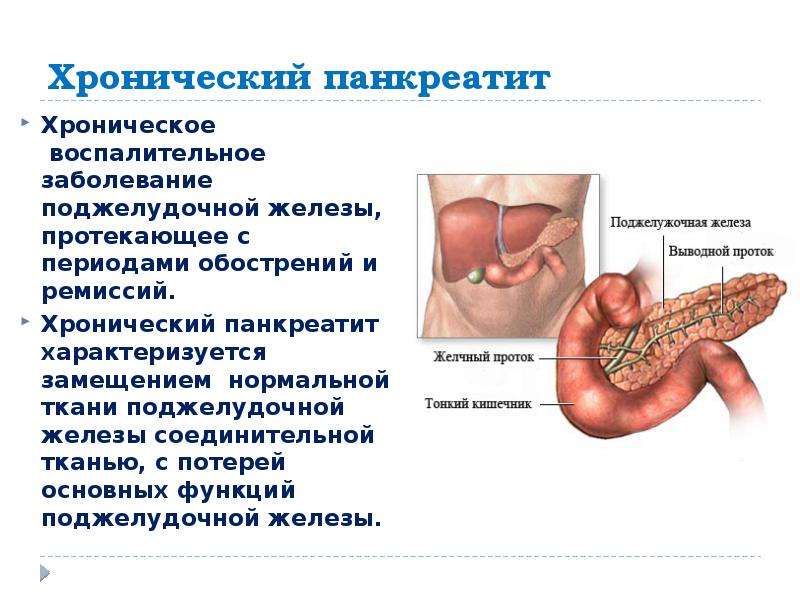



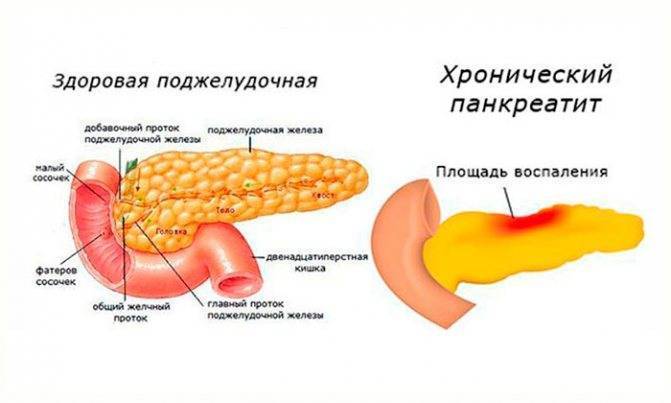
 Пить ряженку стоит с осторожностью, не более стакана за сутки. Чтобы разнообразить рацион, в ряженку можно добавить ягоды или кусочки фруктов.
Пить ряженку стоит с осторожностью, не более стакана за сутки. Чтобы разнообразить рацион, в ряженку можно добавить ягоды или кусочки фруктов. Несвежая продукция будет неэффективна, а также способна спровоцировать пищевую интоксикацию.
Несвежая продукция будет неэффективна, а также способна спровоцировать пищевую интоксикацию.
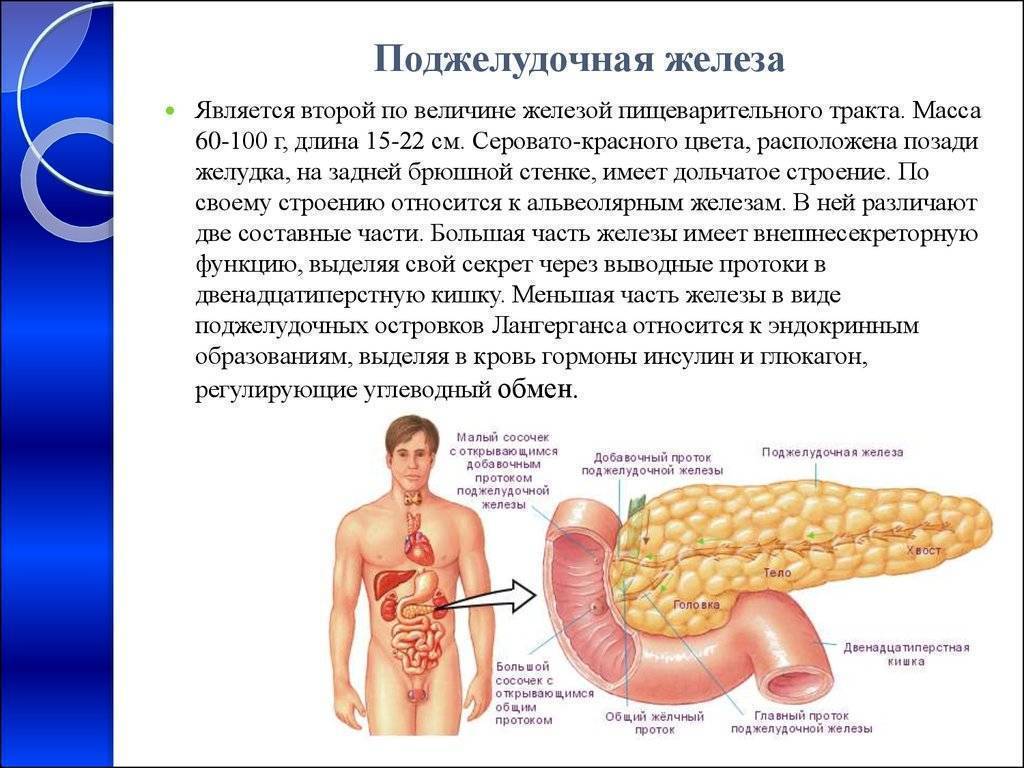
 В дальнейшем вводятся продукты с содержанием белка. Употребление жиров ограничено в любом случае.
В дальнейшем вводятся продукты с содержанием белка. Употребление жиров ограничено в любом случае. Казеин расщепляется достаточно легко, потому его переработка не нагружает поджелудочную железу.
Казеин расщепляется достаточно легко, потому его переработка не нагружает поджелудочную железу. Смешайте все ингредиенты в блендере.
Смешайте все ингредиенты в блендере.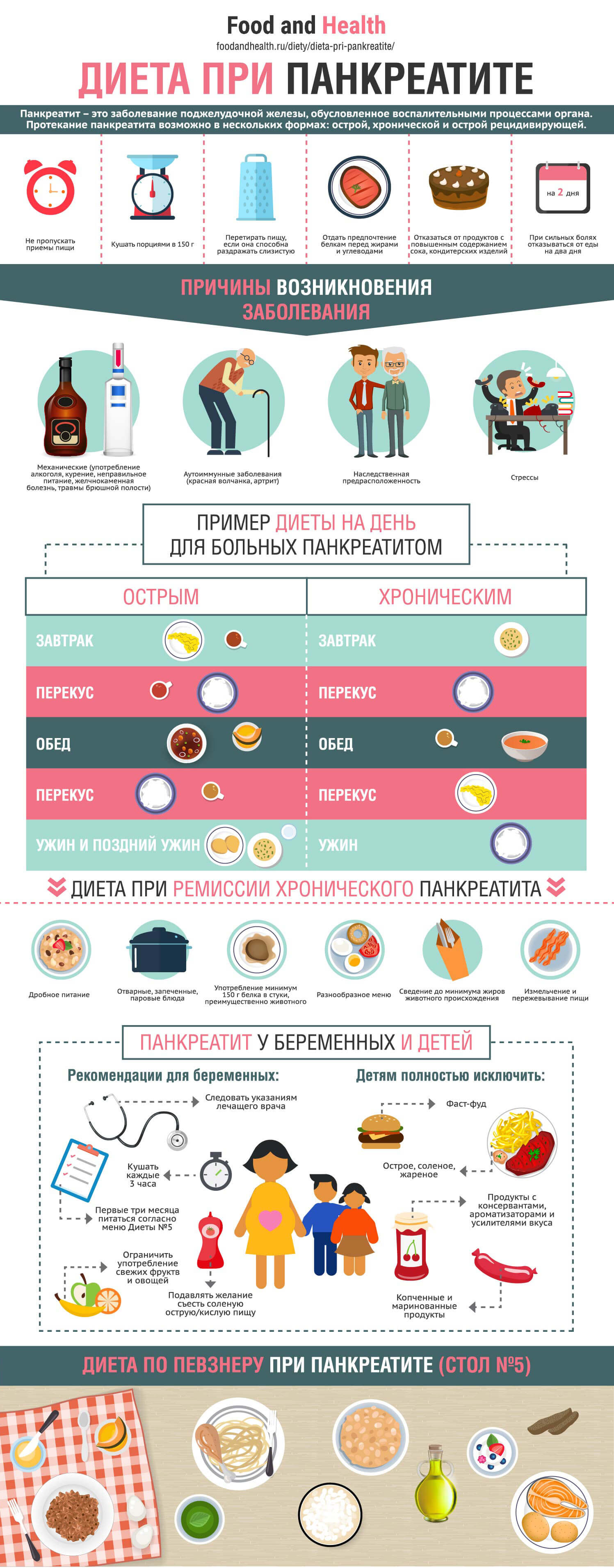

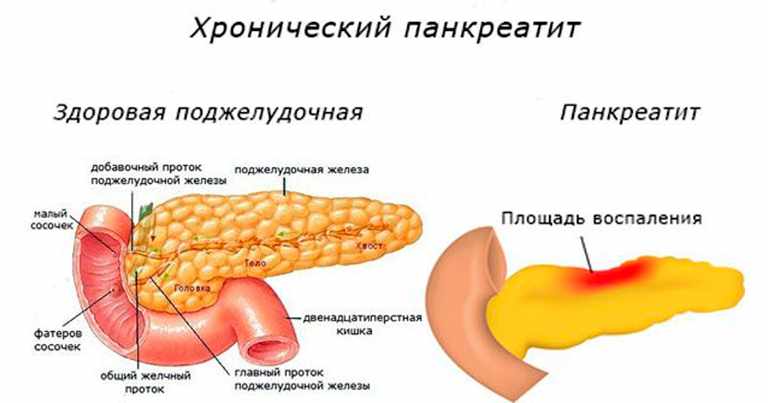
 Этот овощ, также богатый минералами, борется с раком и способствует здоровью пищеварительной системы. Если вы хотите сытно поесть, попробуйте мой рецепт Запеканка с курицей Альфредо и брокколи , с цельнозерновой пастой, нежирным цыпленком, кефиром и выдержанным сыром. (17)
Этот овощ, также богатый минералами, борется с раком и способствует здоровью пищеварительной системы. Если вы хотите сытно поесть, попробуйте мой рецепт Запеканка с курицей Альфредо и брокколи , с цельнозерновой пастой, нежирным цыпленком, кефиром и выдержанным сыром. (17)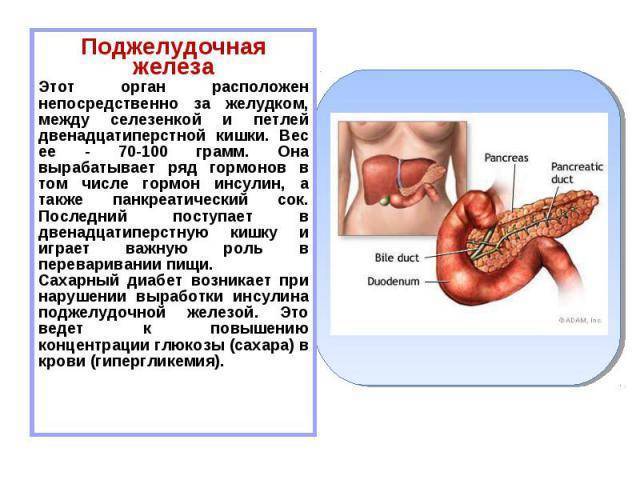 (18)
(18) Это богатое питательными веществами семя переживает возрождение, потому что оно очень универсально. Изучите рецептов пшена , подходящих для завтрака, обеда и ужина
Это богатое питательными веществами семя переживает возрождение, потому что оно очень универсально. Изучите рецептов пшена , подходящих для завтрака, обеда и ужина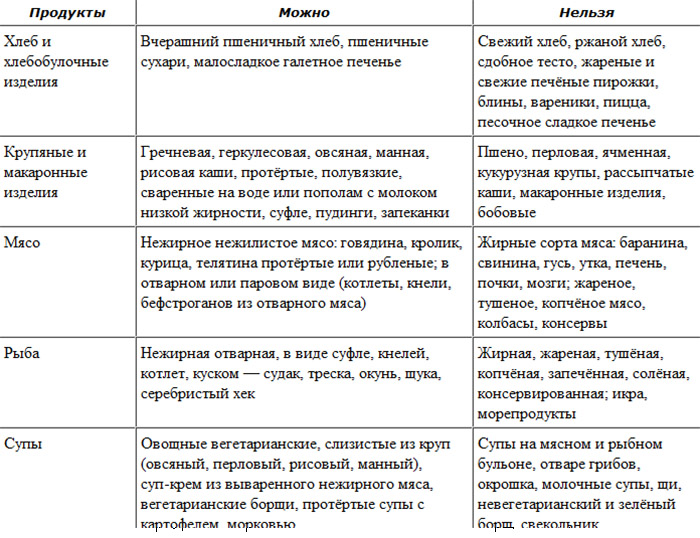 Исследования показывают, что они помогают контролировать уровень сахара в крови, помогают сбросить вес и могут увеличить усвоение жирорастворимых питательных веществ. Из-за их относительно высокого содержания жира ограничьтесь одной порцией. (24)
Исследования показывают, что они помогают контролировать уровень сахара в крови, помогают сбросить вес и могут увеличить усвоение жирорастворимых питательных веществ. Из-за их относительно высокого содержания жира ограничьтесь одной порцией. (24) С приятным хрустом и богатым содержанием полезных жиров, белков и клетчатки тыквенные семечки можно добавлять в салаты или смешивать с йогуртом.В качестве закуски сложно превзойти этот рецепт пряных жареных тыквенных семечек.
С приятным хрустом и богатым содержанием полезных жиров, белков и клетчатки тыквенные семечки можно добавлять в салаты или смешивать с йогуртом.В качестве закуски сложно превзойти этот рецепт пряных жареных тыквенных семечек.  (27)
(27) Определенные бобы, включая чечевицу, маш и бобы гарбанзо, содержат липазу , пищеварительный фермент, выделяемый поджелудочной железой. Попробуйте добавить в свой рацион различные виды фасоли с хумусом на обед или тарелкой прикорма, Индейка Чили с фасолью адзуки . (31, 32)
Определенные бобы, включая чечевицу, маш и бобы гарбанзо, содержат липазу , пищеварительный фермент, выделяемый поджелудочной железой. Попробуйте добавить в свой рацион различные виды фасоли с хумусом на обед или тарелкой прикорма, Индейка Чили с фасолью адзуки . (31, 32)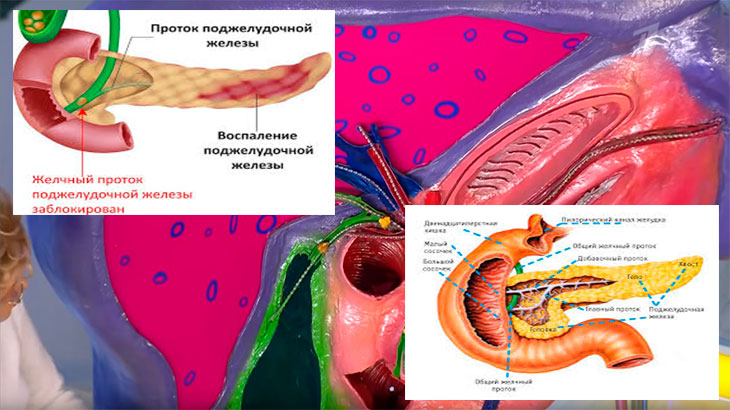 Наслаждайтесь кефиром в качестве полдника или используйте его вместо молочных продуктов в своем любимом смузи. (34)
Наслаждайтесь кефиром в качестве полдника или используйте его вместо молочных продуктов в своем любимом смузи. (34) Согласно исследованию, опубликованному в World Journal of Gastroenterology , йога улучшает общее качество жизни людей с хроническим панкреатитом. (36)
Согласно исследованию, опубликованному в World Journal of Gastroenterology , йога улучшает общее качество жизни людей с хроническим панкреатитом. (36)